M. Alain JOYANDET, rapporteur spécial
-
LES PRINCIPALES OBSERVATIONS
DU RAPPORTEUR SPÉCIAL
-
PREMIÈRE PARTIE
ANALYSE GÉNÉRALE DE LA MISSION « SANTÉ »
-
SECONDE PARTIE
LES PRINCIPALES ÉVOLUTIONS DE LA MISSION SANTÉ EN 2018
-
I. UNE MISE À CONTRIBUTION DES
OPÉRATEURS SANITAIRES QUI SE POURSUIT
-
II. L'AUGMENTATION DES CRÉDITS
DÉDIÉS À L'AIDE MÉDICALE D'ÉTAT APPELLE UNE
RÉFORME STRUCTURELLE DU DISPOSITIF
-
A. UN NOMBRE CROISSANT DE
BÉNÉFICIAIRES TRÈS CONCENTRÉS SUR LE TERRITOIRE
NATIONAL
-
B. LA DÉPENSE D'AME EST MINORÉE
DEPUIS DES ANNÉES PAR DES SOUS-BUDGÉTISATIONS À
RÉPÉTITION
-
C. UNE RÉFORME DE L'AME S'IMPOSE POUR
GARANTIR LA SOUTENABILITÉ DE LA DÉPENSE
-
A. UN NOMBRE CROISSANT DE
BÉNÉFICIAIRES TRÈS CONCENTRÉS SUR LE TERRITOIRE
NATIONAL
-
I. UNE MISE À CONTRIBUTION DES
OPÉRATEURS SANITAIRES QUI SE POURSUIT
SOMMAIRE
Pages
LES PRINCIPALES OBSERVATIONS DU RAPPORTEUR SPÉCIAL 5
PREMIÈRE PARTIE
ANALYSE
GÉNÉRALE DE LA MISSION
« SANTÉ »
I. UNE NOUVELLE MODIFICATION DE PÉRIMÈTRE TRADUISANT UN DÉSENGAGEMENT DE L'ÉTAT DU FINANCEMENT DES OPÉRATEURS DE LA SANTÉ 8
II. UNE PROGRESSION DES CRÉDITS RÉSULTANT D'UNE DÉMARCHE DE SINCÉRITÉ BUDGÉTAIRE 9
1. Une augmentation des crédits de la mission à périmètre constant... 9
2. ... qui procède d'une démarche de sincérité budgétaire 10
III. UNE STRATÉGIE DE PILOTAGE DE LA MISSION JUSQU'À PRÉSENT LARGEMENT PERFECTIBLE 13
1. Une trajectoire contraire des deux programmes de la mission 13
2. Des résultats insuffisants en termes de performance 14
3. Au total, une stratégie de pilotage défaillante 15
DEUXIÈME PARTIE
LES PRINCIPALES
ÉVOLUTIONS DE LA MISSION SANTÉ EN 2018
I. UNE MISE À CONTRIBUTION DES OPÉRATEURS SANITAIRES QUI SE POURSUIT 17
A. UNE STABILISATION DES SUBVENTIONS POUR CHARGES DE SERVICE PUBLIC, MAIS UNE DIMINUTION DES EFFECTIFS DES OPÉRATEURS SANITAIRES 17
1. Un recentrage de la participation de l'État au financement des opérateurs sanitaires 17
2. Un schéma d'emploi concernant tous les opérateurs sanitaires 19
B. DES MUTUALISATIONS AU SEIN DES AGENCES SANITAIRES À APPROFONDIR 21
1. L'Agence nationale de santé publique : des économies en suspens 21
2. Les mutualisations entre agences sanitaires constituent une piste d'économies plus sérieuse que les rabots successifs 22
II. L'AUGMENTATION DES CRÉDITS DÉDIÉS À L'AIDE MÉDICALE D'ÉTAT APPELLE UNE RÉFORME STRUCTURELLE DU DISPOSITIF 23
A. UN NOMBRE CROISSANT DE BÉNÉFICIAIRES TRÈS CONCENTRÉS SUR LE TERRITOIRE NATIONAL 23
1. L'aide médicale d'État comporte trois dispositifs 23
2. Une évolution du nombre de bénéficiaires très dynamique en dépit d'une légère baisse en 2016 25
B. LA DÉPENSE D'AME EST MINORÉE DEPUIS DES ANNÉES PAR DES SOUS-BUDGÉTISATIONS À RÉPÉTITION 27
1. En hausse de 35 % depuis 2012, la dépense d'AME n'est pas maîtrisée 27
2. Vers la fin de la sous-budgétisation récurrente des dépenses d'AME ? 29
C. UNE RÉFORME DE L'AME S'IMPOSE POUR GARANTIR LA SOUTENABILITÉ DE LA DÉPENSE 30
1. Le contrôle et la lutte contre la fraude ne sauraient suffire à contenir la progression de la dépense d'AME 30
2. Au regard de la générosité du système français, une réflexion devrait s'engager sur l'opportunité d'une réforme de l'AME, seule à même de contenir la dépense de la mission « Santé » 32
a) Un accès gratuit aux soins large en comparaison aux dispositifs étrangers 32
b) La nécessité absolue d'une réforme de l'AME ne fait plus doute 33
LES PRINCIPALES OBSERVATIONS
DU
RAPPORTEUR SPÉCIAL
|
1. Des mesures de périmètre conduisent à un transfert net de dépenses de la mission « Santé » vers l'assurance maladie de 23 millions d'euros en 2018. Les crédits de paiement demandés pour 2018 s'élèvent à 1 417 millions d'euros. À périmètre constant, ce montant correspond à une augmentation de 10 % par rapport à 2017. 2. Alors que les plafonds de crédits fixés pour la mission par la loi de programmation des finances publiques (LPFP) 2014-2019 ont été dépassés entre 2015 et 2017 , la trajectoire haussière des plafonds de crédits prévus pour la mission « Santé » par le budget triennal 2018-2020 traduit une démarche de sincérité budgétaire bienvenue. 3. La trajectoire divergente des deux programmes de la mission révèle les carences d'une stratégie de pilotage ayant privilégié des rabots successifs sur les crédits du programme 204. Les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » ont diminué de 23,5 %, tandis que les crédits du programme 183 « Prévention maladie » ont progressé de 25 %. 4. Les subventions pour charges de service public des opérateurs sanitaires diminuent de 6 % par rapport à 2017 à périmètre courant, mais augmentent de 1 % à périmètre constant. Les fonds de roulement des agences se rapprochent de leur niveau prudentiel. 5. Les dépenses totales de l'État et de l'assurance maladie, tous types d'aide médicale d'État confondus, se sont élevées à 863 millions d'euros en 2016, en hausse de 6 % par rapport à 2015. La dépense au titre de l'aide médicale d'État de droit commun atteint 784 millions d'euros, soit 91 % du coût total. 6. Le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense exécutée en croissance de 40 % entre 2009 et 2016 et un nombre de bénéficiaires en hausse de 44 % sur la même période. |
PREMIÈRE PARTIE
ANALYSE GÉNÉRALE DE LA MISSION
« SANTÉ »
La mission « Santé » du budget général a un périmètre limité. L'essentiel des actions sanitaires relève en effet du champ des lois de financement de la sécurité sociale . La mission est composée de deux programmes :
- le programme 204 « Prévention, sécurité sanitaire et offre de soins », piloté par la direction générale de la santé. Représentant 34 % des crédits de la mission, il vise à développer la politique de prévention, à garantir la protection contre les risques sanitaires et à organiser une offre de soins de qualité sur tout le territoire ;
- le programme 183 « Protection maladie », qui représente 66 % des crédits de la mission. Piloté par la direction de la sécurité sociale, il est essentiellement consacré à l'aide médicale d'État (AME) .
La mission « Santé » ne comporte pas de crédits de personnel ; les crédits de rémunération des personnels concourant à la mise en oeuvre des programmes de la mission sont regroupés au sein du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances ».
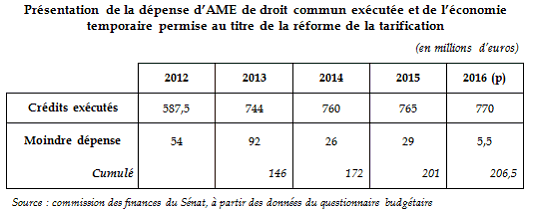
Évolution des crédits de la mission « Santé » par programme
(en millions d'euros)
Source : commission des finances du Sénat (à partir des données des projets annuels de performances pour 2017 et 2018 et des rapports annuels de performances de la mission « Santé » pour 2013, 2014, 2015 et 2016).
I. UNE NOUVELLE MODIFICATION DE PÉRIMÈTRE TRADUISANT UN DÉSENGAGEMENT DE L'ÉTAT DU FINANCEMENT DES OPÉRATEURS DE LA SANTÉ
La loi de finances pour 2017 a supprimé l'action 13 « Prévention des risques infectieux et des risques liés aux soins », et réparti les crédits entre les actions 12, 14, 16 et 17 1 ( * ) .
L'article 48 de la loi de finances pour 2017 a en outre procédé à deux transferts de dépenses :
- la fin du cofinancement de l'Agence nationale de santé publique par l'assurance maladie, pour un montant de 65 millions d'euros ;
- d'autre part, la suppression du cofinancement par l'État du fonds d'intervention régional, pour un montant de 116 millions d'euros.
De nouveau, l'article 26 du projet de loi de finances pour 2018 prévoit deux transferts de dépenses :
- d'une part, la suppression du financement de l'École des hautes études en santé publique (EHESP) par l'État , pour un montant de 9 millions d'euros ;
- d'autre part, la suppression du cofinancement par l'État de l'Agence de la biomédecine (ABM), pour un montant de 14 millions d'euros .
Ainsi, ces transferts conduisent à réduire les crédits portés par la mission de 23 millions d'euros .
La modification de périmètre proposée par le présent projet de loi de finances s'ajoute ainsi à celle opérée en 2015, qui avait transféré 134 millions d'euros de dépenses de la mission « Santé » vers l'assurance maladie 2 ( * ) , et à celle de 2017, qui a réduit les crédits de la mission de 51 millions d'euros.
Aussi traduit-elle, au-delà d'une logique de rationalisation, l'instabilité du périmètre de la mission « Santé ».
II. UNE PROGRESSION DES CRÉDITS RÉSULTANT D'UNE DÉMARCHE DE SINCÉRITÉ BUDGÉTAIRE
1. Une augmentation des crédits de la mission à périmètre constant...
Le montant global des crédits de la mission « Santé » s'élève à 1 416 millions d'euros en autorisations d'engagement (AE) et à 1 417 millions d'euros en crédits de paiement (CP) pour l'exercice 2018 .
L'analyse des crédits demandés doit distinguer la part imputable aux modifications de périmètre présentées précédemment :
- à périmètre courant , c'est-à-dire sans tenir compte de leur effet, les crédits de paiement seraient en augmentation, en hausse de 12 % par rapport au montant inscrit en loi de finances pour 2017 ;
- à périmètre constant , c'est-à-dire corrigé des deux transferts de dépenses, les crédits de paiements augmenteraient de 10 % entre les deux exercices.
Il s'agit ainsi d'une augmentation importante des crédits de la mission : en 2017, les crédits de paiement augmentaient à périmètre constant de 4,5 % par rapport à 2016, d'une proportion analogue à la hausse enregistrée entre 2015 et 2016 (+ 4,6 %).
Cette augmentation découle en partie de la budgétisation d'une dotation de 78 millions d'euros sur l'action 11 : « Pilotage de la politique de santé publique », dédiée au financement du dispositif d'indemnisation des victimes du valproate de sodium et ses dérivés (Dépakine), géré pour le compte de l'État par l'Office national d'indemnisation des accidents médicaux (ONIAM), contre 10 millions d'euros en loi de finances initiale pour 2017.
|
Observation n° 1 : Des mesures de périmètre conduisent à un transfert net de dépenses de la mission « Santé » vers l'assurance maladie de 23 millions d'euros en 2018. Les crédits de paiement demandés pour 2018 s'élèvent à 1 417 millions d'euros. À périmètre constant, ce montant correspond à une augmentation de 10 % par rapport à 2017. |
Évolution des crédits de la mission
« Santé »
à périmètre
courant en 2018
(en euros)
|
LFI 2017 |
PLF 2018 |
Évolution 2018/2017 |
|
|
Programme 204 : Prévention, sécurité sanitaire et offre de soins |
442 719 625 |
486 142 584 |
9,8 % |
|
Action 11 : Pilotage de la politique de santé publique |
196 394 306 |
251 786 677 |
28,2 % |
|
Action 12 : Santé des populations |
1 817 015 |
945 000 |
- 48,0 % |
|
Action 14 : Prévention des maladies chroniques et qualité de vie des malades |
56 640 048 |
52 723 547 |
- 6,9 % |
|
Action 15 : Prévention des risques liés à l'environnement, au travail et à l'alimentation |
19 466 889 |
18 308 000 |
- 6,0 % |
|
Action 16 : Veille et sécurité sanitaire |
1 365 674 |
1 142 401 |
- 16,3 % |
|
Action 17 : Politique des produits de santé et de la qualité des pratiques et des soins |
130 373 889 |
121 743 155 |
- 6,6 % |
|
Action 18 : Projets régionaux de santé |
35 000 |
- |
|
|
Action 19 : Modernisation de l'offre de soins |
36 626 804 |
39 493 804 |
7,8 % |
|
Programme 183 : Protection maladie |
823 213 193 |
931 703 824 |
13,2 % |
|
Action 02 : Aide médicale de l'État |
815 213 193 |
923 703 824 |
13,3 % |
|
Action 03 : Fonds d'indemnisation des victimes de l'amiante |
8 000 0000 |
8 000 0000 |
0,0 % |
|
Total |
1 265 932 818 |
1 417 846 408 |
12,0 % |
Source : commission des finances du Sénat (à partir des réponses du ministère des affaires sociales et de la santé au questionnaire de votre rapporteur spécial)
2. ... qui procède d'une démarche de sincérité budgétaire
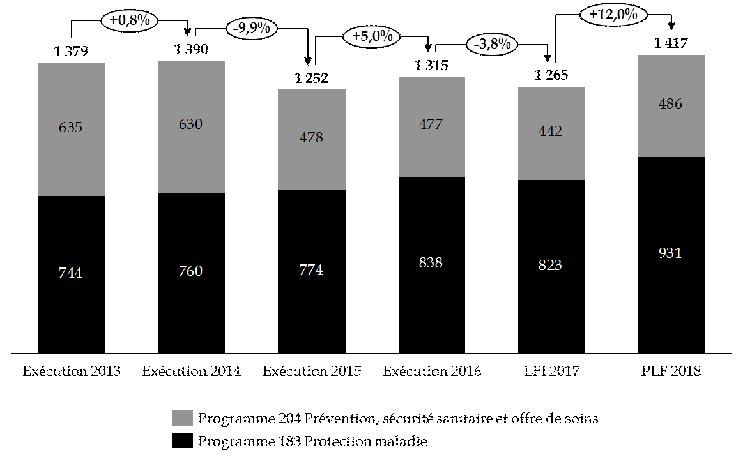
Les plafonds de crédits fixés pour la mission « Santé » par la loi de programmation des finances publiques (LPFP) pour les années 2014 à 2019 ont été dépassés de façon systématique entre 2015 et 2017.
Plafonds des crédits de la mission
« Santé »
dans le cadre du budget triennal
2015-2017
(1)
(en millions d'euros)
|
2015 |
2016 |
2017 |
|
|
Plafonds inscrits en LPFP (1) |
1 203 |
1 220 |
1 228 |
|
Montants inscrits en LFI ou PLF |
1 203 |
1 251 |
1 256 |
|
Montant inscrit en PLF 2017 corrigé des transferts |
1 307 |
(1) Les plafonds de la mission « Santé » sont présentés hors contribution directe de l'État au compte d'affectation spéciale « Pensions ».
Source : questionnaire budgétaire et projet annuel de performances pour 2017
Récapitulatif des mesures de transfert intervenues depuis 2012
(en millions d'euros)
|
Exercice |
Transfert |
Impact financier |
|
2013 |
Recentralisation de compétences sanitaires Transfert du financement de l'agence de santé de Wallis-et-Futuna du programme 123 « Conditions de vie Outre-mer » vers le programme 204 |
+ 29,2 |
|
2014 |
Recentralisation de compétences sanitaires Budgétisation de taxes précédemment affectées à la HAS |
+ 10,9 |
|
2015 |
Recentralisation de compétences sanitaires Transfert vers l'assurance maladie des dépenses liées à la formation médicale, au financement du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG), de la HAS et de l'ATIH Transfert des crédits d'intervention destinés à la prise en charge des frais de jury des diplômes sanitaires du programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » vers le programme 204 |
- 133,7 |
|
2016 |
Transfert des personnels des Cellules de l'institut de veille sanitaire en région (CIRE) des ARS |
+ 1,1 |
|
2017 |
Suppression du cofinancement de l'ANSP et du FIR |
- 51 |
|
2018 |
Suppression du cofinancement de l'EHESP et de l'ABM |
- 23 |
Source : commission des finances du Sénat, à partir du questionnaire budgétaire
Les évolutions répétées du champ de la mission n'ont ainsi pas suffi à contenir une progression non maîtrisée de la dépense . Votre rapporteur spécial relève en ce sens la faiblesse du pilotage depuis 2012 de l'ensemble composite que constitue la mission « Santé ». La concentration des efforts sur le programme 204 « Prévention, sécurité sanitaire et offre de soins », conjuguée à de multiples transferts de dépenses, n'ont pas permis de compenser le dynamisme non maîtrisé des dépenses du programme 183 « Protection maladie ».
L'augmentation des plafonds des crédits de la mission prévue dans le cadre du budget triennal 2018-2020 témoigne d'une démarche de sincérité budgétaire bienvenue.
Évolution des crédits prévue par l'article 12 du projet de loi de programmation des finances publiques pour 2018-2022
(en millions d'euros)
Source : commission des finances du Sénat, d'après le projet de loi de programmation des finances publiques pour 2018-2022
|
Observation n° 2 : alors que les plafonds de crédits fixés pour la mission par la loi de programmation des finances publiques (LPFP) 2014-2019 ont été dépassés entre 2015 et 2017, la trajectoire haussière des plafonds de crédits prévus pour la mission « Santé » par le budget triennal 2018-2020 traduit une démarche de sincérité budgétaire bienvenue. |
III. UNE STRATÉGIE DE PILOTAGE DE LA MISSION JUSQU'À PRÉSENT LARGEMENT PERFECTIBLE
1. Une trajectoire contraire des deux programmes de la mission
À titre de rappel, les deux programmes de la mission « Santé » recouvrent des dépenses de nature distincte :
- le programme 204 « Prévention, sécurité sanitaire et offre de soins » est composé à 70 % de crédits de titre 3 (dépenses de fonctionnement), à savoir principalement des subventions pour charges de service public à destination des opérateurs sanitaires, et à 30 % de crédits de titre 6 (dépenses d'intervention) ;
- le programme 183 « Protection maladie » ne porte que des dépenses d'intervention.
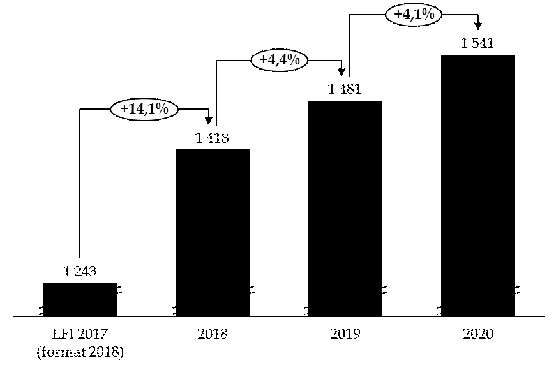
Les deux programmes de la mission connaissent des dynamiques divergentes , comme l'illustre le graphique ci-dessous :
- les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » ont diminué de 23,5 % à périmètre courant entre 2013 et 2018 ;
- parallèlement, les crédits du programme 183 « Protection maladie » ont augmenté de 25 % entre 2013 et 2018 à périmètre courant.
Évolution des crédits de la mission « Santé » à périmètre courant
(en millions d'euros)
Source : commission des finances du Sénat (à partir des données du rapport annuel de performances pour 2016 et des projets annuels de performances pour 2017 et 2018 de la mission « Santé »)
En outre, la dynamique contraire en prévision se renforce en exécution. Si les crédits de paiement effectivement consommés en 2016 ont dépassé de 5,1 % la prévision en loi de finances initiale, la consommation des crédits est différente entre les deux programmes. En effet, 96 % des crédits de paiement du programme 204 ont été effectivement consommés en 2016, alors que les crédits de paiement du programme 183 ont fait l'objet d'une sur-exécution à hauteur de 111 %. De fait, 20 millions d'euros de crédits de paiement ont été annulés en régulation budgétaire infra-annuelle sur le programme 204, tandis que des crédits supplémentaires d'un montant de 85,3 millions d'euros ont été ouverts en loi de finances rectificative pour 2016 sur le programme 183.
2. Des résultats insuffisants en termes de performance
Les objectifs et indicateurs de performance du programme 204
|
2015
|
2016
|
2017 Prévision actualisée |
2018
|
2020 Cible |
|
|
Objectif n° 1 : Améliorer l'état de santé de la population et réduire les inégalités territoriales et sociales de santé |
|||||
|
Indicateur 1.1 Taux de couverture vaccinale contre la grippe chez les personnes de 65 ans et plus (en %) |
50,2 |
49,2 |
50 |
52 |
60 |
|
Indicateur 1.2. Taux de participation au dépistage organisé du cancer colorectal pour les personnes de 50 à 74 ans (en %) |
ND |
29,3 |
39,2 |
42,8 |
50 |
|
Indicateur 1.3 Prévalence du tabagisme quotidien en population adulte (en %) |
28,8 |
28,7 |
27,4 |
26,6 |
25 |
|
Objectif n° 2 : Prévenir et maîtriser les risques sanitaires |
|||||
|
Indicateur 2.1 Pourcentage d'unités de distribution d'eau potable présentant des dépassements des limites de qualité microbiologique |
12,5 |
12,4 |
14,25 |
NC |
13,25 |
|
Indicateur 2.2 Pourcentage de signalements traités en 1 heure |
80 |
82 |
85 |
86 |
87 |
|
Indicateur 2.3 : Délai de traitement des autorisations de mise sur le marché par l'ANSM* Autorisation nationale (en nombre de jours) |
152 |
ND |
150 |
150 |
150 |
|
Reconnaissance mutuelle et décentralisée (en nombre de jours) |
330 |
ND |
200 |
30 |
30 |
Source : projet annuel de performances pour 2018 de la mission « Santé »
S'agissant du programme 204, la loi de finances pour 2017 a modifié l'indicateur relatif au taux de prévalence du tabagisme chez les adultes, afin de prendre en compte la population de 15 à 75 ans, contre 18 à 75 ans précédemment, conformément aux actions du programme national de réduction du tabagisme (PNRT).
L'analyse de ces indicateurs en exécution 2016 révèle que les prévisions en matière de dépistage n'ont pas été atteintes , avec seulement 49,2 % de personnes de 65 ans et plus vaccinées contre la grippe en 2016 alors que la cible se situait à 75 %. Il en va de même en ce qui concerne le dépistage organisé du cancer colorectal pour les personnes de 50 à 74 ans, où le taux de participation s'élève à 29,3 % en 2016.
3. Au total, une stratégie de pilotage défaillante
Si la hausse des crédits de la mission traduit une budgétisation plus sincère, son dynamisme résulte essentiellement du mouvement opposé des deux programmes qui la composent. Cette trajectoire divergente révèle les carences d'une stratégie de pilotage ayant privilégié des rabots successifs sur les crédits du programme 204 .
Le présent projet de loi de financement poursuit néanmoins dans cette voie, repoussant de nouveau toute réflexion et toute action sur les déterminants de la dépense d'AME du programme 183, privilégiant de nouveaux transferts de dépenses vers l'assurance maladie. Or cette stratégie met en péril l'exercice des missions dévolues aux opérateurs de la mission par le législateur.
|
Observation n° 3 : la trajectoire divergente des deux programmes de la mission révèle les carences d'une stratégie de pilotage ayant privilégié des rabots successifs sur les crédits du programme 204 . Le s crédits du programme 204 ont diminué de 23,5 % depuis 2013 tandis que les crédits du programme 183 ont progressé de 25 %. |
SECONDE PARTIE
LES PRINCIPALES ÉVOLUTIONS DE LA MISSION SANTÉ
EN 2018
I. UNE MISE À CONTRIBUTION DES OPÉRATEURS SANITAIRES QUI SE POURSUIT
A. UNE STABILISATION DES SUBVENTIONS POUR CHARGES DE SERVICE PUBLIC, MAIS UNE DIMINUTION DES EFFECTIFS DES OPÉRATEURS SANITAIRES
1. Un recentrage de la participation de l'État au financement des opérateurs sanitaires
Le montant total des subventions pour charges de service public porté par le programme s'élève à 326 millions d'euros à périmètre courant, soit une baisse de 6 % par rapport à 2017.
À périmètre constant, les subventions pour charges de service public augmentent de 1 % par rapport au montant inscrit en loi de finances pour 2017.
En raison de la création de l'Agence nationale de santé publique, instituée le 1 er mai 2016 et fusionnant trois opérateurs préexistants et de la mesure de périmètre pour 2018 présentée supra , le programme 204 « Prévention, sécurité sanitaire et offre de soins » ne finance plus que quatre opérateurs de l'État participant à la mise en oeuvre des politiques nationales de prévention et de sécurité sanitaire en 2018, contre six lors de l'exercice précédent et huit en 2016 3 ( * ) .
Parmi les quatre opérateurs, deux sont concernés par l'augmentation de leur subvention (cf. tableau infra ) : l'Agence nationale de sécurité du médicament et des produits de santé (ANSM) et la nouvelle Agence nationale de santé publique (ANSP).
L'Institut national du cancer (INCa) et l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) enregistrent une légère diminution de leur subvention.
Subventions pour charges de service public versées aux opérateurs
(en millions d'euros)
|
Opérateur |
Exécution 2015 |
Exécution 2016 |
LFI 2017 |
PLF 2018 |
Variation 2018/2017 |
||
|
Agence de biomédecine (ABM) |
12,7 |
13 |
13,8 |
||||
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
113,2 |
111,8 |
112,7 |
118,1 |
+5 % |
||
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
14,5 |
12,7 |
14,3 |
14,16 |
-1% |
||
|
École des hautes études en santé publique (EHESP) |
9,7 |
7,1 |
9,2 |
||||
|
Institut national du cancer (INCa) |
38,8 |
31,4 |
44,5 |
42,4 |
-5% |
||
|
Établissement de préparation et de réponse aux urgences sanitaires (Eprus) |
ANSP |
8,4 |
3,9 |
48,9 |
150,5 |
151,3 |
1% |
|
Institut national de prévention et d'éducation pour la santé (Inpes) |
22,3 |
8,9 |
|||||
|
Périmètre constant : +1% |
|||||||
|
Institut de veille sanitaire (INVS) |
53,3 |
21,5 |
|||||
|
Total |
272,9 |
259,2 |
345,0 |
326,0 |
- 6 % |
||
Source : commission des finances du Sénat (à partir des données du projet annuel de performances de la mission Santé pour 2017)
Dans le sillage d'une diminution du montant global de subventions pour charges de service public opérée lors des exercices précédents, les fonds de roulement des opérateurs se stabilisent , pour la plupart d'entre eux, au niveau prudentiel .
Après une diminution de près de 39 % entre 2015 et 2016, ils diminuent de 36 % entre 2016 et 2017, comme le montre le tableau ci-après.
Niveaux des fonds de roulement des opérateurs du programme 204
(en millions d'euros)
|
Opérateurs |
Au 31/12/2016 |
Au 31/12/2017 |
Estimation du nombre de mois de fonctionnement |
Variation 2017/2016 |
|
Agence de biomédecine (ABM) |
11 224 |
6 876 |
33 |
-39% |
|
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Ansés) |
23 926 |
20 046 |
50 |
-16% |
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
20 013 |
13 046 |
40 |
-35% |
|
École des hautes études en santé publique (EHESP) |
15 241 |
12 458 |
75 |
-18% |
|
Institut national du cancer (INCa) |
16 596 |
12 596 |
42 |
-24% |
|
Agence nationale de santé publique (ANSP) |
86 868 |
45 848 |
93 |
-47% |
|
Total |
173 868 |
110 870 |
- |
-36% |
Source : réponse du ministère de la santé et des solidarités au questionnaire budgétaire de votre rapporteur spécial
2. Un schéma d'emploi concernant tous les opérateurs sanitaires
À périmètre courant, le plafond d'emplois global des opérateurs de la mission s'établit à 1 658 équivalents temps plein travaillé (ETPT), contre 2 253 en 2017.
À périmètre constant, le plafond d'autorisation d'emplois diminue . Le schéma d'emploi pour 2018 est établi sur la base d'une diminution de 39 équivalents temps pleins travaillés (ETPT), contre 40 ETPT en 2017 .
Après une réduction de 20 ETPT en 2017, au titre de la réduction des effectifs de 10 % sur trois ans prévue par les lettres plafond de 2016 et 2017, la nouvelle ANSP connaît une diminution de 15 ETPT en 2018.
|
Observation n° 4 : les subventions pour charges de service public des opérateurs sanitaires diminuent de 6 % par rapport à 2017 à périmètre courant, mais augmentent de 1 % à périmètre constant. En regard, les fonds de roulement des agences se rapprochent de leur niveau prudentiel. |
Emplois des opérateurs rémunérés par le programme 204
(en ETPT)
|
Opérateurs |
Réalisation 2016 |
LFI 2017 |
PLF 2018 |
Variation 2018/2017 |
||
|
Agence de biomédecine (ABM) |
||||||
|
Emplois sous plafond |
241 |
243 |
||||
|
Emplois hors plafond |
13 |
16 |
||||
|
Agence nationale de sécurité du médicament et des produits de santé (ANSM) |
||||||
|
Emplois sous plafond |
956 |
955 |
935 |
-2 % |
||
|
Emplois hors plafond |
8 |
19 |
19 |
|||
|
École des hautes études en santé publique (EHESP) |
||||||
|
Emplois sous plafond |
320 |
313 |
||||
|
Emplois hors plafond |
36 |
32 |
||||
|
Institut national du cancer (INCa) |
||||||
|
Emplois sous plafond |
147 |
145 |
141 |
-2,8 % |
||
|
Emplois hors plafond |
11 |
12 |
12 |
|||
|
Établissement de préparation et de réponse aux urgences sanitaires (EPRUS) |
10 1 |
386 10 |
597 14 |
|||
|
Emplois sous plafond |
39 2 |
|||||
|
Emplois hors plafond |
ANSP |
582 19 |
-2,5 % |
|||
|
Institut national de prévention et d'éducation pour la santé (INPES) |
||||||
|
Emplois sous plafond |
||||||
|
Emplois hors plafond |
125 3 |
|||||
|
Institut de veille sanitaire (INVS) |
||||||
|
Emplois sous plafond |
||||||
|
Emplois hors plafond |
||||||
|
Total sous plafond |
2 234 |
2 253 |
1 658 |
-26,4 % |
||
|
Total emplois hors plafond |
84 |
93 |
50 |
|||
Source : projet annuel de performances de la mission « Santé » pour 2018
B. DES MUTUALISATIONS AU SEIN DES AGENCES SANITAIRES À APPROFONDIR
1. L'Agence nationale de santé publique : des économies en suspens
L'Agence nationale de santé publique (ANSP), prévue par la loi de modernisation de notre système de santé du 21 janvier 2016, a été instituée le 1 er mai 2016. L'ordonnance du 14 avril 2016 prévoyant sa création a fait l'objet d'une ratification législative au début de l'année 2017 4 ( * ) .
Elle fusionne trois opérateurs portés par le programme 204 : l'Établissement de préparation et de réponse aux urgences sanitaires (EPRUS), l'Institut national de prévention et d'éducation pour la santé (INPES) et l'Institut national de veille sanitaire (InVS). L'ANSP regroupe en ce sens l'ensemble des compétences sanitaires de la veille sanitaire à l'action d'urgence, en passant par la prévention.
Les conséquences financières réelles demeurent toujours incertaines, un an et demi après la mise en place de l'agence.
L'ANSP bénéficie d'une légère augmentation de la subvention pour charges de service public versée par l'État mais contribue à la réduction des plafonds d'emplois en 2018. Alors que « les gains en personnels à attendre du fait de ce regroupement se produiront progressivement, au cours des exercices 2017, 2018 et 2019, notamment par la mutualisation des fonctions support » 5 ( * ) , l'ANSP a enregistré une baisse de 7 ETPT en 2017, et le plafond d'emplois fixé à 582 ETPT pour 2018 entraînera une diminution de 15 ETPT.
D'après le projet annuel de performance, « cette diminution permet à l'ANSP d'atteindre le gain attendu de -10 % de ses emplois post fusion ».
En outre, le contrat d'objectifs et de performances, en cours d'élaboration, devra permettre de définir les économies attendues sur les fonctions supports.
Au total, les gains d'efficience ne produiront leur effet qu'à moyen terme , après une progression temporaire des charges de l'agence.
Le regroupement sur un même site, à Saint-Maurice (94), de l'ensemble des services des trois agences fusionnées, impliquera la construction d'un nouveau bâtiment dont la livraison n'est prévue qu'au troisième trimestre 2018 . En attendant, les personnels seront hébergés dans des locaux temporaires.
2. Les mutualisations entre agences sanitaires constituent une piste d'économies plus sérieuse que les rabots successifs
Depuis 2008, la direction générale de la santé (DGS) a développé le concept de « système d'agences » en vue d'assurer un déploiement coordonné de la politique de prévention et de sécurité sanitaire qu'elle mène avec l'appui des opérateurs sanitaires placés sous sa tutelle. Dans ce cadre, un comité d'animation du système d'agences (CASA) , regroupant de façon régulière le directeur général de la santé et les directeurs généraux des agences, avait été institué. Rénové en 2014, le CASA réunit actuellement l'ABM, l'ANSM, l'Ansés, l'ASN, l'EFS, la HAS, l'INCa, l'INSERM, l'IRSN ainsi que l'ANSP.
L'ordonnance du 19 janvier 2017 6 ( * ) prévoit la mutualisation de « tout ou partie des fonctions d'appui et de soutien » des organismes visés, « comprenant les fonctions comptables, logistiques, informatiques, immobilières ainsi que les fonctions de paiement ou de commande, d'expertise juridique, de communication ou de relations internationales » 7 ( * ) .) Un décret en Conseil d'État devra préciser les « organismes et les fonctions » faisant l'objet de la mutualisation ainsi que ses modalités.
Parallèlement à l'exercice d'une tutelle coordonnée par la direction générale de la santé, une optimisation des fonctions supports des agences sanitaires a été recherchée tardivement dans le cadre du comité des secrétaires généraux (CSG) .
Dans ce cadre, une opération de mutualisation des fonctions financières et comptables a été lancée en 2014 : le projet SIFAS 8 ( * ) , agrégeant cinq opérateurs 9 ( * ) , dans la perspective de la mise en oeuvre de la nouvelle gestion budgétaire et comptable publique (GBCP 10 ( * ) ) à partir du 1 er janvier 2016. Il s'agit du premier exemple de mutualisation entre agences sanitaires.
La logique de mutualisation semble se mettre en marche, et constitue une piste plus sérieuse de recherche d'efficience que les rabots successifs sur les subventions pour charges de service public . Toutefois, si cette recherche doit être poursuivie et approfondie, seule une réflexion appréhendant les déterminants de la dépense du programme 183 « Protection maladie » sera à même d'assurer la soutenabilité de la mission « Santé ».
II. L'AUGMENTATION DES CRÉDITS DÉDIÉS À L'AIDE MÉDICALE D'ÉTAT APPELLE UNE RÉFORME STRUCTURELLE DU DISPOSITIF
A. UN NOMBRE CROISSANT DE BÉNÉFICIAIRES TRÈS CONCENTRÉS SUR LE TERRITOIRE NATIONAL
1. L'aide médicale d'État comporte trois dispositifs
L'aide médicale d'État (AME) recouvre trois dispositifs distincts :
- l' AME de droit commun, qui assure la couverture des soins des personnes étrangères en situation irrégulière résidant en France depuis plus de trois mois de façon ininterrompue et remplissant des conditions de ressources identiques à celles fixées pour l'attribution de la couverture maladie universelle complémentaire (CMU-C) 11 ( * ) . Financièrement à la charge de l'État, l'AME de droit commun est gérée par l'assurance maladie . L'AME de droit commun ne concerne pas les demandeurs d'asile qui ont accès à la CMU de base et complémentaire sur présentation de leur récépissé de demande d'asile 12 ( * ) ;
- l' AME pour soins urgents concerne les étrangers en situation irrégulière ne justifiant pas de la condition de résidence nécessaire pour bénéficier de l'AME de droit commun et nécessitant des soins urgents « dont l'absence mettrait en jeu le pronostic vital ou pourrait conduire à une altération grave et durable de l'état de santé de la personne ou d'un enfant à naître » 13 ( * ) . Ces soins sont pris en charge par l'assurance maladie , qui reçoit une subvention forfaitaire de l'État fixée à 40 millions d'euros depuis plusieurs années ;
- l' AME dite « humanitaire », accordée au cas par cas pour les personnes ne résidant pas habituellement sur le territoire français (personnes étrangères en situation régulière ou françaises) par décision individuelle du ministre compétent. Ce dispositif de prise en charge, qui n'a pas le caractère d'un droit pour les personnes soignées, représente chaque année une dizaine d'admissions pour soins hospitaliers.
Pour appréhender le coût total de l'AME de droit commun, il convient de prendre en compte le solde restant dû à l'assurance maladie en fin d'exercice, dans la mesure où les crédits exécutés inscrits en loi de règlement ne couvrent généralement pas l'intégralité des dépenses du dispositif géré par la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS).
Si la dette de l'État envers la CNAMTS, d'un montant de 57,3 millions d'euros, contractée au titre des exercices précédents, a été apurée par la loi de finances rectificative pour 2015 par affectation de produits de TVA, l'exercice 2015 avait conduit à la constitution d'une nouvelle dette de 12,5 millions d'euros. L'excédent de financement de 1 million d'euros constaté en 2016 a ainsi été affecté à la réduction de la dette de l'État envers la CNAMTS, portant son montant à 11,4 millions d'euros à la fin de l'année 2016.
En 2016, les dépenses totales de l'État et de l'assurance maladie, tous types d'AME confondus, se sont élevées à 863 millions d'euros , en hausse de 6 % par rapport à 2015.
Répartition des dépenses d'AME entre 2009 et 2016 (1)
(en millions d'euros)
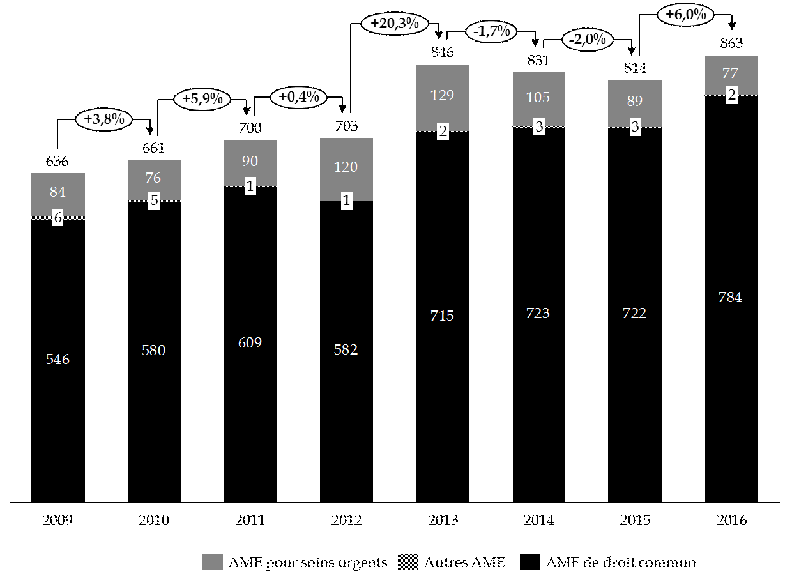
(1) Données relatives à l'exécution des dépenses.
Source : commission des finances du Sénat
L'AME participe d'un double objectif :
- humanitaire , puisqu'il s'agit de fournir un accès aux soins à des personnes en situation juridique, financière et humaine précaire ;
- sanitaire , puisqu'il vise à éviter la propagation à l'ensemble de la population de maladies contagieuses.
|
Observation n° 5 : les dépenses totales de l'État et de l'assurance maladie, tous types d'aide médicale d'État confondus, se sont élevées à 863 millions d'euros en 2016, en hausse de 6 % par rapport à 2015. La dépense au titre de l'aide médicale d'État de droit commun atteint 784 millions d'euros, soit 91 % du coût total. |
2. Une évolution du nombre de bénéficiaires très dynamique en dépit d'une légère baisse en 2016
Les effectifs se concentrent principalement sur le dispositif d'AME de droit commun. Au 31 décembre 2016, 311 310 personnes étaient titulaires d'une attestation donnant accès à l'AME de droit commun 14 ( * ) sur l'ensemble du territoire, en diminution de 1,6 % par rapport à 2015, ce qui traduit une décélération par rapport à la hausse de 7,5 % du nombre de bénéficiaires enregistrée entre 2014 et 2015.
Le nombre de bénéficiaires de l'AME pour soins urgents n'est pas connu, dans la mesure où les soins ne donnent pas lieu à une « immatriculation » à partir d'un numéro de sécurité sociale, contrairement aux bénéficiaires de l'AME de droit commun.
Nombre de bénéficiaires de l'AME de droit commun
|
2015 |
Évolution 2015/2014 |
2016 |
Évolution 2016/2015 |
||
|
Nombre de bénéficiaires au 31/12 |
Outre-mer |
21 081 |
4,4 % |
23 041 |
9,3 % |
|
Métropole |
295 233 |
7,7 % |
288 269 |
-2,4 % |
|
|
Total |
316 314 |
7,5 % |
311 310 |
-1,6 % |
|
Source : commission des finances du Sénat, d'après les réponses au questionnaire
Plus généralement, deux traits caractérisent le dispositif d'AME de droit commun :
- une hausse tendancielle du nombre de bénéficiaires, ayant été plus que doublé depuis sa création en 2000 (cf. infra ) ;
- une forte concentration sur le territoire : seules dix des 106 caisses primaires d'assurance maladie concentrent 64 % de la dépense (cf. anneau infra ) ; de même, les hospitalisations des patients bénéficiant de l'AME sont en grande majorité réalisées dans un nombre limité d'hôpitaux : 50 % des recettes est attribuée à seulement sept établissements.
Répartition géographique de la dépense d'AME enregistrée en 2016
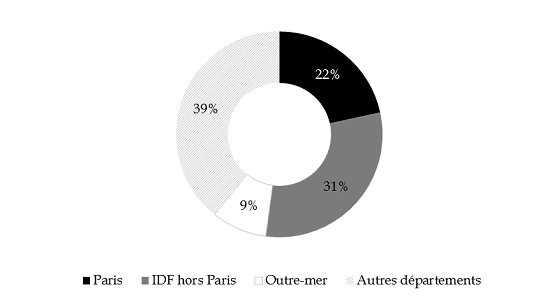
Source : questionnaire budgétaire
Selon les données communiquées par la direction de la sécurité sociale sur la base du premier semestre 2016, le montant moyen de dépense par bénéficiaire de l'AME de droit commun est estimé à 1 235 euros , dont :
- 807 euros en soins hospitaliers (65 %) ;
- 428 euros en soins de ville (35 %).
Parmi les différents postes de dépense, votre rapporteur pour avis note le dynamisme prononcé des dépenses de médicaments et dispositifs médicaux , qui représentent 117 millions d'euros en 2016, en hausse de 10 % par rapport à 2015 (106 millions d'euros). Cette tendance se renforce au premier semestre 2017 , avec une progression de 13 % par rapport aux dépenses constatées sur la même période en 2016.
Répartition de la dépense d'AME de droit commun en 2016
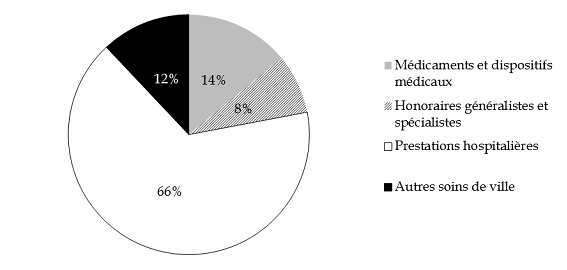
Source : commission des finances du Sénat à partir des réponses au questionnaire
L'identification des principaux déterminants de la dépense et de ses facteurs de croissance devrait encourager l'engagement d'une réflexion sur la réforme du dispositif d'AME de droit commun .
B. LA DÉPENSE D'AME EST MINORÉE DEPUIS DES ANNÉES PAR DES SOUS-BUDGÉTISATIONS À RÉPÉTITION
1. En hausse de 35 % depuis 2012, la dépense d'AME n'est pas maîtrisée
Les crédits demandés pour l'action 02 « Aide médicale d'État » du programme 183 « Protection maladie » par le présent projet de loi de finances s'élèvent à 923,7 millions d'euros en AE et en CP, contre 815,2 millions d'euros ouverts en loi de finances initiale pour 2017, soit une augmentation de près de 100 millions d'euros (+ 13 %).
Pour 2018, les crédits se répartissent de la façon suivante :
- une dotation budgétaire de 882 millions d'euros pour l'AME de droit commun, en progression de 110 millions d'euros par rapport aux crédits votés en loi de finances initiale pour 2017 ;
- une dotation forfaitaire de 40 millions d'euros à la CNAMTS au titre de la participation à la prise en charge des soins urgents . Ce montant est stable depuis 2008 ;
- 1,68 million d'euros pour les autres dispositifs d'AME , en diminution de 37 % par rapport à 2017, mais correspondant au niveau constaté en exécution en 2016.
La progression continue du nombre de bénéficiaires et du coût de l'AME de droit commun depuis sa mise en oeuvre est mise en évidence par le graphique ci-dessous, avec une accélération marquée à partir de 2012 . Les dépenses d'AME de droit commun ont progressé de 35 % depuis cette date .
Évolution comparée du coût et du
nombre de bénéficiaires
de l'AME de droit commun
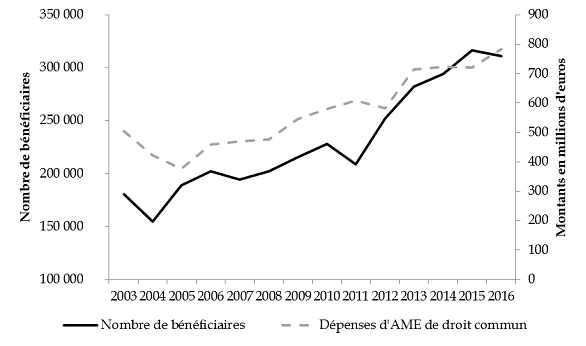
Source : commission des finances du Sénat, à partir des données des rapports annuels de performances successifs
D'après le projet annuel de performances relatif à la présente mission, deux facteurs ont été pris en compte pour établir la prévision de dépense d'AME de droit commun :
- une évolution des effectifs de bénéficiaires consommant des soins équivalente à « la dynamique observée sur les derniers exercices » , estimée à + 5,3 % par an ;
- une « stabilisation du coût moyen des dépenses prises en charge hors inflation » .
En outre, votre rapporteur spécial s'inquiète des effets sur la dépense d'AME de l'intensification des flux migratoires , concernant des personnes relevant du statut de réfugié mais également des étrangers en situation irrégulière. Les informations transmises ne révèlent pas une prise en compte particulière de cet accroissement potentiel des dépenses, alors même que les étrangers en situation irrégulière entrent dans le champ de l'AME de droit commun.
2. Vers la fin de la sous-budgétisation récurrente des dépenses d'AME ?
La dépense d'AME inscrite en loi de finances initiale ne reflète pas la dépense effective :
- si le dispositif est à la charge de l'État, sa gestion est assurée par l'assurance-maladie. La mission « Santé » retrace donc une dotation à la CNAMTS, qui ne couvre pas la totalité des dépenses effectivement constatées lors de l'exercice , entraînant la constitution d'une dette de l'État vis-à-vis de la CNAMTS ; pour mémoire, celle-ci s'élève à 11,5 millions d'euros à la fin de l'année 2016 ;
- en outre, la comparaison avec les crédits consommés au cours d'un exercice révèle une sous-budgétisation répétée et désormais structurelle des dépenses d'AME de droit commun, contrevenant au principe de sincérité budgétaire. En dépit de leur dépassement répété, les crédits proposés en loi de finances initiale s'avèrent d'année en année insuffisants pour faire face à la dynamique de la dépense. Les crédits de paiement ont été augmentés de 85,7 millions d'euros par la loi de finances rectificative du 29 décembre 2016 15 ( * ) - après 87,6 millions d'euros ouverts en 2015 par la loi de finances rectificative du 29 décembre 2015 16 ( * ) .
Ainsi, comme l'illustre le graphique ci-dessous, en 2016, les dépenses totales d'AME ont été supérieures de 11 % au montant prévu en loi de finances initiale. Il s'agit toutefois d'un écart moindre que celui constaté, par exemple, en 2013, où les dépenses totales en exécution étaient supérieures de près de 27 % au montant prévu en loi de finances initiale.
Néanmoins, votre rapporteur spécial note que le montant des crédits proposé au titre des dépenses d'AME par le présent projet de loi s'inscrit dans une démarche de sincérité budgétaire , se fondant sur une évolution tendancielle de la dépense plus conforme à la réalité de la dynamique de la dépense, mais probablement encore sous-évaluée.
Votre rapporteur spécial a déjà souligné les incertitudes entourant la maîtrise des dépenses de santé dans le cadre de l'examen du projet de loi de financement de la sécurité sociale pour 2018 17 ( * ) . Les données d'exécution pour 2016 renforcent les inquiétudes sur la maîtrise de la dépense d'AME : la dépense atteindrait en effet 863 millions d'euros, soit 10 millions d'euros de plus que les crédits ouverts en loi de finances initiale pour 2017 .
Comparaison entre la prévision initiale et l'exécution
des crédits relatifs à l'AME de la mission « Santé »
(en millions d'euros)
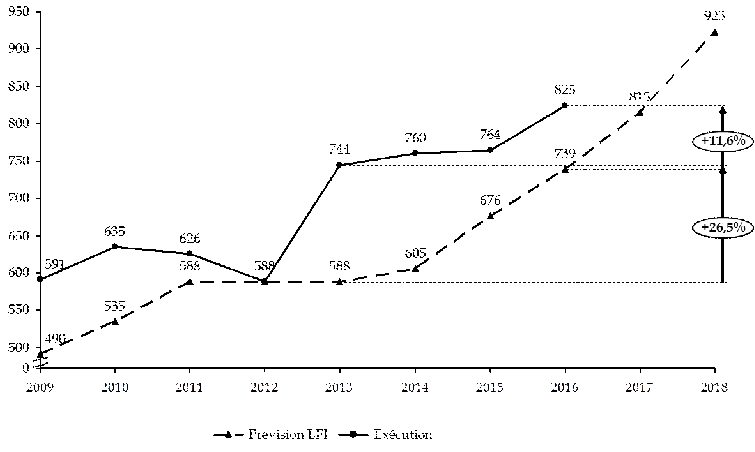
Source : commission des finances du Sénat
C. UNE RÉFORME DE L'AME S'IMPOSE POUR GARANTIR LA SOUTENABILITÉ DE LA DÉPENSE
1. Le contrôle et la lutte contre la fraude ne sauraient suffire à contenir la progression de la dépense d'AME
|
La fin de la modération de la progression de la
dépense d'AME
Dans le cadre de la généralisation progressive de la tarification à l'activité des établissements publics de santé 18 ( * ) , la loi de finances rectificative pour 2011 a modifié les modalités de tarification des séjours à l'hôpital des bénéficiaires de l'AME , en vue de les rapprocher de celles des assurés sociaux. La facturation sur la base du tarif journalier de prestation (TJP), à savoir un prix de journée propre à chaque hôpital, est plus élevé que la tarification à l'activité. Ainsi, l'évaluation de l'Agence technique de l'information hospitalière (Atih) en 2012 concluait que les montants facturés selon les nouvelles règles de calcul étaient inférieurs de 25 % au montant comptabilisé précédemment. Cette réforme a contribué à diminuer la dépense d'AME de droit commun par rapport à son évolution tendancielle sur les exercices de 2012 à 2015 inclus : - la moindre dépense atteint ainsi 92 millions d'euros en 2013 19 ( * ) . Toutefois, comme l'illustre le graphique ci-dessus, les économies liées à la réforme de la tarification ont été compensées par l'augmentation de la dépense imputable à l'augmentation des effectifs : l'effet volume a dépassé l'effet prix ; - parallèlement, la réduction en 2014 et la suppression totale en 2015 des coefficients de majoration des tarifs hospitaliers prévus de façon transitoire en vue de lisser l'effet pour les hôpitaux de la mise en oeuvre de la tarification à l'activité aux séjours liés à l'AME de droit commun ont également contribué à contenir l'évolution des dépenses d'AME entre 2014 et 2016.
Or les effets de la réforme de la tarification sont désormais complètement absorbés pour l'exercice 2017 , faisant redouter une accélération de la croissance de la dépense d'AME dans une plus grande proportion que l'augmentation des crédits demandés. Source : commission des finances du Sénat |
La gestion et le suivi de l'AME ont fait l'objet d'une attention particulière ces dernières années.
Les caisses primaires d'assurance maladie (CPAM) diligentent des contrôles lors de l'ouverture des droits : les personnels recueillent les pièces justificatives nécessaires et contrôlent l'identité du demandeur et la stabilité de la résidence. Les ressources font toujours l'objet d'une déclaration sur l'honneur alors même qu'elles restent difficilement vérifiables . En outre, il peut souvent être difficile de contrôler la durée de résidence de personnes séjournant irrégulièrement sur le territoire national. Les demandes d'attestation sont également instruites et soumises à un contrôle de cohérence par le centre de gestion du lieu de l'accueil, ou, à Paris, par un centre de gestion spécialisé.
Le programme 183 « Protection maladie » intégrait depuis quelques années un indicateur relatif au contrôle des ressources déclarées des bénéficiaires de l'AME, retraçant la proportion des dossiers présentant des ressources nulles faisant l'objet d'un contrôle. 3,8 % des dossiers contrôlés dans ce cadre ont ainsi fait l'objet d'un refus d'octroi d'AME en 2016 . La cible d'un contrôle complet de ces dossiers étant atteinte depuis plusieurs exercices, cet indicateur est remplacé à compter de 2018 par la mesure du pourcentage des dossiers de demande d'AME contrôlés .
10 % des dossiers d'AME ont ainsi été contrôlés en 2017, et la cible pour 2020 est fixée à 12 %.
Selon les informations communiquées, les contrôles diligentés ont permis de détecter un nombre croissant de fraudes , pour un préjudice total de 1,5 million d'euros .
En 2016, les fraudes relatives à l'AME représentent 17 % des montants de fraudes détectés et stoppés par l'assurance maladie en matière de gestion des droits. Ainsi, les modalités de gestion de l'AME de droit commun par les CPAM sont rigoureuses et les cas de fraude sont relativement rares.
Toutefois, si le renforcement des contrôles est indispensable afin d'assurer une gestion rigoureuse de l'AME, il ne constitue pas un levier de maîtrise de la dépense .
2. Au regard de la générosité du système français, une réflexion devrait s'engager sur l'opportunité d'une réforme de l'AME, seule à même de contenir la dépense de la mission « Santé »
a) Un accès gratuit aux soins large en comparaison aux dispositifs étrangers
Le système français d'AME se distingue par deux conditions d'octroi, de ressources et de durée minimale de résidence , mais se caractérise par un large panier de soins auquel l'AME donne droit.
Les systèmes d'aides médicalisées des étrangers en situation irrégulière mis en oeuvre par d'autres pays européens n'appliquent pas cette condition de durée minimale de séjour. L'encadrement de l'aide repose en réalité moins sur un ciblage de la population que sur une restriction des soins éligibles à la prise en charge gratuite au titre de la solidarité nationale.
Ces dispositifs ne sont pas similaires à l'AME et s'apparentent davantage à la prise en charge des soins urgents, sans limitation de durée de séjour dans le pays . Dans ce cadre, seuls les soins urgents, les soins liés à la maternité, les soins aux mineurs et les dispositifs de soins préventifs dans le cadre de programmes sanitaires publics sont pris en charge gratuitement.
Selon les informations transmises par la direction de la sécurité sociale :
- en Allemagne , où la loi du 1 er novembre 1993 sur les prestations accordées aux demandeurs d'asile reconnaît aux étrangers en situation irrégulière le droit de bénéficier des mêmes prestations que les demandeurs d'asile. Elle garantit l'accès gratuit aux soins urgents , à savoir le traitement de maladie graves et douleurs aigües, ainsi qu'à ceux liés à la grossesse, aux vaccinations règlementaires et aux examens préventifs. Ces prestations sont moins étendues que celles offertes par le régime de sécurité sociale ; elles ne comprennent pas, par exemple, le traitement des maladies chroniques. Lorsque l'urgence n'est pas justifiée, ces personnes ne peuvent consulter directement un médecin mais doivent, au préalable, demander une autorisation du centre d'accueil où ils résident, ce dernier assurant ensuite la prise en charge de la consultation et des médicaments. Le dispositif de l'assistance médicale est entièrement financé par les Länder , et variable d'un Land à l'autre ;
- en Belgique , où les personnes en situation irrégulière considérées comme indigentes ayant besoin de soins médicaux peuvent bénéficier de l' aide médicale urgente auprès du centre public d'action sociale (CPAS) dont elles relèvent. Les soins leur sont alors dispensés gratuitement, mais l'État fédéral ne rembourse aux CPAS que les dépenses de santé déterminées par une nomenclature , au sein de laquelle les soins de confort sont exclus ;
- en Espagne, au Danemark et en Italie , l'assistance sanitaire pour les étrangers en situation irrégulière est réduite aux cas d'urgence, de maternité ou de soins aux mineurs . En Espagne et en Italie, toutes les personnes peuvent aussi bénéficier des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses. Le dispositif d'assistance sanitaire espagnol est financé par le budget général de l'État, avec un coût de 233 millions d'euros pour 186 000 bénéficiaires en 2013 ;
b) La nécessité absolue d'une réforme de l'AME ne fait plus doute
Afin d'assurer la soutenabilité de la dépense de la mission « Santé », une réforme en profondeur du dispositif d'AME de droit commun semble indispensable, compte tenu de l'attrition du levier de dépenses qu'ont pu représenter les opérateurs sanitaires.
Au regard de la difficulté à modérer la progression des effectifs de bénéficiaires, la réforme de l'AME pourrait consister en un recentrage des soins pris en charge sur un panier ciblant le traitement des soins urgents, des maladies graves et des mesures de médecine préventive.
Dans la mesure où les établissements publics de santé et leurs praticiens, ne peuvent, pour des raisons d'éthique professionnelle, refuser de prendre en charge certains patients, un écueil de la réforme de l'AME de droit commun serait donc d'entraîner un report de charge important vers les hôpitaux. Un dispositif de prise en charge minimale doit donc être conservé ; il apparaît plus pertinent que celui-ci continue d'être financé par le budget de l'État et en particulier par la mission « Santé » .
|
La proposition d' « aide médicale d'urgence » adoptée par le Sénat en 2015 Dans le cadre de l'examen, en première lecture, du projet de loi relatif au droit des étrangers en France - rebaptisé par le Sénat projet de loi portant diverses dispositions relatives à la maîtrise de l'immigration - le Sénat a adopté, le 8 octobre 2015, à l'initiative de notre collègue Roger Karoutchi, un amendement portant article additionnel visant à remplacer l'AME de droit commun existante par une « aide médicale d'urgence ». Ce dispositif, dont les modalités de financement seraient identiques à celles de l'AME de droit commun, prévoit : - de recentrer l'accès gratuit aux soins sur un panier plus ciblé. Seraient ainsi prises en charge gratuitement, sans avance de frais, les mesures relatives à la prophylaxie, le traitement des maladies graves et des douleurs aiguës, les soins liés à la grossesse et ses suites, les vaccinations réglementaires et les examens de médecine préventive ; - d'ouvrir ce dispositif à tout étranger en situation irrégulière dont les ressources sont inférieures au plafond de la CMU-C, sans condition de durée de résidence minimale - contrairement à la condition de résidence de trois mois actuellement en vigueur pour l'AME de droit commun. Source : commission des finances du Sénat |
|
Observation n° 6 : le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense exécutée en croissance de 40 % entre 2009 et 2016 et un nombre de bénéficiaires en hausse de 44 % sur la même période. |
* 1 Respectivement : action 12 « Santé des populations », action 14 « Prévention des maladies chroniques et qualité de vie des malades », action 16 « Veille et sécurité sanitaire » et action 17 « Politique des produits de santé et de la qualité des pratiques et des soins ».
* 2 Il s'agissait principalement du financement de la formation médicale initiale, transféré du programme 204 « Prévention, sécurité sanitaire et offre de soins » à la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS).
* 3 Le mouvement de réduction du nombre d'opérateurs sanitaires financés par le programme 204 se poursuit : en 2015, le programme finançait dix opérateurs, puis huit en 2016 à la suite du transfert du financement intégral du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG) et de l'agence technique de l'information et de l'hospitalisation (Atih) par l'assurance maladie et 6 en 2016 avec la fusion des trois opérateurs constituant l'ANSP : l'établissement de préparation et de réponse aux urgences sanitaires (Eprus), l'Institut national de prévention et d'éducation pour la santé (Inpes) et l'Institut de veille sanitaire (Invs).
* 4 Loi n° 2017-228 du 24 février 2017 ratifiant l'ordonnance n° 2016-462 du 14 avril 2016 portant création de l'Agence nationale de santé publique et modifiant l'article 166 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 5 Réponse au questionnaire du rapporteur spécial.
* 6 Ordonnance n° 2017-45 du 19 janvier 2017 relative aux conditions d'accès aux données couvertes par le secret médical ou le secret industriel et commercial pour le compte de l'Autorité de sûreté nucléaire et de l'Institut de radioprotection et de sûreté nucléaire et à la mutualisation de certaines fonctions d'agences sanitaires nationales.
* 7 Nouvel article L.1411-5-3 du code de la santé publique.
* 8 Système d'information finance des agences sanitaires.
* 9 ANSM, INCa, EPRUS, INPES et InVS.
* 10 Décret n° 2012-1246 du 7 novembre 2012 relatif à la gestion budgétaire et comptable publique.
* 11 Soit 727 euros par mois pour une personne seule en métropole au 1 er avril 2017 et 809 euros dans les départements d'outre-mer (DOM).
* 12 À l'exception des demandeurs d'asile en procédure prioritaire ou en procédure « Dublin » qui ne peuvent être affiliés à un régime de sécurité sociale et peuvent donc bénéficier de l'AME de droit commun.
* 13 Article L. 254-1 du code de l'action sociale et des familles.
* 14 Le nombre de personnes consommant effectivement des soins en moyenne annuelle est toutefois inférieur au nombre de titulaires d'une attestation d'AME.
* 15 Loi n° 2016-1918 du 29 décembre 2016 de finances rectificative pour 2016.
* 16 Loi de finances rectificative n° 2015-1786 du 29 décembre 2015.
* 17 Cf. Avis n° 68 (2017-2018) d'Alain Joyandet, fait au nom de la commission des finances, déposé le 7 novembre 2017.
* 18 Introduite progressivement à compter de 2004, elle est pleinement applicable aux établissements publics de santé à compter de 2012.
* 19 Questionnaire budgétaire.