II. LES DÉRÈGLEMENTS CLIMATIQUES AURONT DES EFFETS SUR LA SANTÉ, LA SÉCURITÉ DES BIENS ET DES PERSONNES ET L'ÉCONOMIE
Une fois que l'on a identifié et quantifié les changements climatiques présents et futurs, il reste à déterminer leur impact sur les hommes et sur la nature - qu'il s'agisse des impacts sanitaires, des perturbations économiques ou des dégâts consécutifs aux catastrophes climatiques.
A. DES EFFETS SUR LA SANTÉ
1. Les effets sanitaires directs de la chaleur
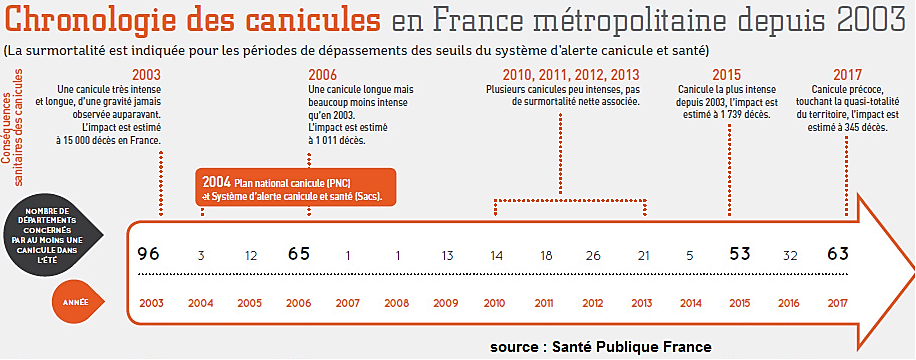
On sait que les vagues de forte chaleur, celles qui dépassent les seuils d'alerte canicule, sont à l'origine d'une surmortalité significative . Ainsi, la canicule de 2003, la plus sévère enregistrée en France, a causé 15 000 morts ; celles de 2006, 2015 et 2017, qui figurent parmi les plus notables depuis 1947, ont fait respectivement 1 011, 1 739 et 345 victimes. D'après les estimations fournies à vos rapporteurs lors de l'audition de Santé Publique France, le bilan de la canicule de 2018 serait d'environ 1 600 morts.
On peut donc s'attendre à ce que la multiplication des vagues de chaleur extrême dans les décennies à venir entraîne une hausse des décès imputables à la chaleur, hausse qui sera d'autant plus forte qu'on se situera dans un scénario de dérèglements climatiques plus marqués :
- en 2050, dans le scénario optimiste mais désormais improbable de réduction des émissions de GES (scénario RCP2.6 du GIEC), la mortalité attribuable à la température représenterait seulement 0,1 % des décès. Ce chiffre serait dix fois plus élevé (1 %) dans le cas du scénario RCP8.5 de poursuite des émissions au rythme actuel ;
- vers 2090, le taux de décès imputable aux températures serait de 0,2 % dans le scénario RCP2.6 et serait vingt fois plus élevé dans le scénario RCP8.5 (soit 4 %) 10 ( * ) .
Il faut noter par ailleurs qu'au-delà de la surmortalité, les vagues de chaleur se traduisent aussi par de multiples impacts sanitaires tels que fatigue, perte d'attention, symptômes cardiovasculaires, troubles de la grossesse, hausse des consultations médicales, hausse des passages aux urgences et hospitalisations. La vague de chaleur de 2017 a par exemple provoqué 8 000 passages aux urgences et celle de 2018, 20 000.
La hausse des températures obligera en particulier à renforcer fortement la surveillance sanitaire et à organiser la prévention dans les cadres professionnel et scolaire , puisque ces activités seront de plus en plus appelées à se dérouler dans un contexte de forte chaleur.
2. Des effets sanitaires indirects probables dont il faut mieux cerner les manifestations
La hausse des températures semble également s'accompagner d'une hausse de certains risques sanitaires, même si l'on a encore du mal à en quantifier précisément les conséquences. On peut citer :
- la hausse des risques liés à la pollution de l'air, notamment à la pollution à l'ozone ;
- la hausse des risques allergiques ;
- la prolifération de certaines algues (cyanobactéries, probablement algue des Sargasses), avec des risques de contamination de l'eau potable, des eaux récréatives, des poissons et fruits de mer.
À noter qu'on ne dispose pas pour l'instant d'outil d'observation permettant de réaliser un diagnostic territorialisé des impacts sanitaires des vagues de chaleur. On ne dispose pas non plus d'outil permettant de construire un indicateur synthétique intégrant les différentes dimensions et impacts sanitaires du phénomène. Ce sont des points sur lesquels les outils d'observation devront progresser.
Un dernier aspect sanitaire qu'il convient d'évoquer concerne la propagation des maladies vectorielles . Les principales maladies vectorielles transmises par les moustiques sont le chikungunya, la dengue, le virus Zika, la fièvre du Nil occidental (West Nile virus), la fièvre jaune et le paludisme. Le réchauffement climatique favorise notamment l'extension de l'aire de peuplement du moustique Aedes albopictus (communément appelé « moustique tigre »), qui est vecteur des virus du chikungunya, de la dengue et du zika en dehors de leur zone endémique. La première installation en métropole du moustique tigre a été constatée en 2004 à Menton. Depuis il n'a cessé de se répandre dans un nombre croissant de départements (voir carte suivante).
Des cas autochtones de dengue ou de chikungunya sont observés régulièrement en métropole depuis quelques années, principalement sur le pourtour méditerranéen , tout en restant encore relativement peu nombreux. En 2018, un foyer de transmission autochtone du virus de la dengue a ainsi été mis en évidence dans les Alpes-Maritimes, à Saint-Laurent du Var (5 cas ont été identifiés) ; un autre foyer de transmission autochtone a été identifié dans le département de l'Hérault, à Clapiers (2 cas) et un dernier cas autochtone a été observé à Nîmes, dans le Gard. Sous l'effet du réchauffement climatique, la situation française pourrait ressembler prochainement à celle de pays déjà plus fortement exposés, comme la Grèce, la Roumanie et l'Italie, qui sont déjà confrontés par exemple à des épidémies du virus West Nile.
* 10 Chiffres fournis par Santé Publique France en citant une étude de 2017 : Gasparinni et al., « Projections of temperature-related excess mortality under climate change scenarios », Lancet Planet Health, 2017.