Rapport n° 328 (2008-2009) de M. Alain MILON , fait au nom de l'Office parlementaire d'évaluation des politiques de santé, déposé le 8 avril 2009
Disponible au format Acrobat (4,3 Moctets)
-
PROPOSITIONS DE L'OFFICE
-
AVANT-PROPOS
-
I. CENTRER LES SOINS SUR LE MALADE
-
A. LE MALADE ET SON ENTOURAGE, ACTEURS DES
SOINS
-
B. LA NÉCESSAIRE COOPÉRATION DES
PROFESSIONNELS POUR AMÉLIORER LE NIVEAU DE SANTÉ MENTALE
-
A. LE MALADE ET SON ENTOURAGE, ACTEURS DES
SOINS
-
II. PERMETTRE AU PATIENT DE MIEUX COMPRENDRE SA
MALADIE
-
I. CENTRER LES SOINS SUR LE MALADE
-
RÉUNIONS DE L'OFFICE
-
ÉTUDE ET ANNEXES
|
N° 1701 ASSEMBLÉE NATIONALE CONSTITUTION DU 4 OCTOBRE 1958 TREIZIÈME LÉGISLATURE |
N° 328 SÉNAT SESSION ORDINAIRE DE 2008-2009 |
|
Enregistré à la Présidence de l'Assemblée nationale |
Annexe au procès-verbal de la séance |
|
le 28 mai 2009 |
du 8 avril 2009 |
OFFICE PARLEMENTAIRE D'ÉVALUATION
DES POLITIQUES DE SANTÉ
RAPPORT
sur
sur la prise en charge psychiatrique en France ,
Par M. Alain MILON,
Sénateur.
|
Déposé sur le Bureau de l'Assemblée nationale par M. Pierre MÉHAIGNERIE Président de l'Office |
Déposé sur le Bureau du Sénat par M. Nicolas ABOUT Premier Vice-Président de l'Office |
|
Cet office est composé de : MM. Pierre Méhaignerie, président, Gérard Bapt, Mme Jacqueline Fraysse , MM. Jean Bardet, Jean-Pierre Door, Marc Bernier, Mme Valérie Boyer, M. Bernard Debré, Mme Michèle Delaunay, M. Philippe Nauche, Mme Dominique Orliac, M. Jean-Luc Préel, députés . MM. Nicolas About, premier vice-président , Gilbert Barbier; Jean-Pierre Godefroy, Alain Vasselle, Paul Blanc, Mme Maryvonne Blondin, MM. Bernard Cazeau, Gérard Dériot, Guy Fischer, Dominique Leclerc, Alain Milon, Jean-Jacques Mirassou, sénateurs . |
PROPOSITIONS DE L'OFFICE
L'Opeps a adopté les propositions suivantes :
- organiser des états généraux de la santé mentale qui réunissent l'ensemble des professionnels concernés, leur permettre de s'exprimer et les assurer que la réforme de la psychiatrie ne se fera ni sans eux ni contre eux ;
- autoriser, dans le cadre d'expérimentations départementales, la mise en place des groupements locaux pour la santé mentale préconisés par le rapport Couty ;
- à partir du résultat des états généraux et des expérimentations, présenter au Parlement un projet de loi sur la santé mentale susceptible de permettre l'adaptation de l'organisation territoriale de la psychiatrie aux besoins de la population ;
- créer une spécialisation de niveau master en psychiatrie pour les infirmiers ;
- permettre aux infirmiers déjà titulaires du diplôme d'Etat d'infirmier de secteur psychiatrique d'exercer une activité libérale en matière de soins psychiatriques ;
- renforcer les coopérations entre professionnels de santé mentale à partir de protocoles élaborés par la Haute Autorité de santé ;
- renforcer la formation initiale et continue des médecins généralistes en psychiatrie ainsi que les échanges d'information avec les psychiatres ;
- assurer l'application des recommandations de la HAS en matière de bon usage du médicament psychotrope conformément aux préconisations de l'Opeps en 2006 ;
- développer les campagnes d'information et de dé-stigmatisation des troubles psychiatriques ;
- mettre en place un suivi de cohortes en matière de troubles psychiatriques ;
- conduire des études épidémiologiques dans le cadre de la politique régionale de santé ;
- développer la prise en charge des troubles psychiatriques par catégorie d'âge ;
- conforter les moyens de la recherche en psychiatrie ainsi que ceux de la recherche interdisciplinaire ;
- constituer un réseau national en matière de recherche psychiatrique ;
- accorder à la fondation FondaMental un statut
équivalent à celui de la fondation Alzheimer.
AVANT-PROPOS
Mesdames, Messieurs,
La politique de santé mentale est une partie intégrante de la politique de santé publique et la psychiatrie en est le pivot. Le rapport du Centre national de l'expertise hospitalière (CNEH) en démontre les enjeux tant en nombre de malade qu'en termes de coût pour les finances sociales. C'est parce que les pouvoirs publics n'ont pas tenu compte de cette évidence que la psychiatrie française se trouve aujourd'hui victime d'un double abandon.
L'abandon des malades tout d'abord, abandon ancien étudié par les philosophes et les historiens. La société occidentale s'est séparée de la folie, elle a voulu éloigner et isoler ceux qu'elle identifiait comme fous. Albert Londres, dans un reportage qui fit scandale, décrivait en 1925 le cas d'un maire attendant la première occasion pour renvoyer à l'asile un homme dont toute la commune se méfiait car elle refusait d'admettre qu'il pût être guéri 1 ( * ) . Le fou était, et malheureusement demeure, celui qui transgresse l'ordre social car il ne respecte pas les codes des relations humaines 2 ( * ) . Le réintégrer dans la société, comme cela est prôné depuis les années soixante, reste donc un combat. L'attitude stigmatisante qui consiste à considérer que la folie, même depuis qu'on la nomme maladie mentale, n'est pas une maladie mais un état, persiste. A partir de cas tragiques, l'opinion publique a pu être encouragée à voir la personne atteinte de maladie mentale comme nécessairement incurable et récidiviste.
L'abandon des soignants ensuite, car la stigmatisation du malade rejaillit sur eux. Il existe de la part de certains mouvements sectaires une négation de la maladie mentale sur laquelle nous ne nous attarderons pas. Mais en dehors de ces cas des critiques de la psychiatrie dans ses fondements ou dans ses pratiques se sont exprimées avec une force grandissante jusque dans les années soixante et ne se sont pas éteintes. Le mouvement de mai 68, porteur notamment de ces critiques, a tenté d'émanciper la psychiatrie des pratiques chirurgicales inadaptées et d'une vision jugée trop étroite de la maladie 3 ( * ) . Il a abouti, par l'arrêté du 30 décembre 1968, à la séparation de la psychiatrie et de la neurologie auparavant réunies au sein de la neuropsychiatrie 4 ( * ) . Cette division en deux spécialités se révèle aujourd'hui regrettable en raison de la révolution qu'ont connue les neurosciences et l'imagerie médicale et des connaissances acquises depuis lors dans ces disciplines. Leurs applications pratiques dans le traitement des maladies mentales commencent déjà à apparaître, notamment dans le cas de l'autisme 5 ( * ) . A l'inverse, les pratiques des psychiatres, des infirmiers psychiatriques et des psychologues exerçant en clinique sont mal connues et souvent dénoncées au nom de stéréotypes anciens dont tous, malheureusement, ne sont pas dépourvus de fondement. La critique du caractère autoritaire et mystérieux du médecin psychiatre n'admettant pas la contradiction peut prendre la forme plaisante que lui donne Proust quand il parle, au début de la Recherche, des « moyens violents que ces psychiatres transportent souvent dans les rapports courants avec des gens bien portants, soit par habitude professionnelle, soit qu'ils croient tout le monde un peu fou » ; elle se fait plus acerbe, et parfois excessive, chaque fois qu'un malade commet un crime. Ainsi il n'est pas étonnant que les postes ouverts en psychiatrie à l'internat soient peu valorisés et restent disponibles jusqu'aux quatre cinquièmes du classement 6 ( * ) .
Il peut sembler paradoxal de parler d'un abandon de la psychiatrie, des patients et des soignants quand le sujet semble passionner non seulement l'opinion publique mais également les pouvoirs publics puisque qu'on compte, depuis près de trente ans, au moins un rapport public tous les deux ans. Le plan psychiatrie 2005-2008 a également apporté un financement de 1,5 milliard d'euros dont 750 millions d'investissement permettant d'augmenter le nombre de médecins et de structures. Mais, en dépit de ce plan dont le bilan est présenté par le rapport du CNEH 7 ( * ) , et malgré des diagnostics réguliers, aucune réforme d'ampleur n'a encore été menée. Les objectifs en matière de santé mentale inscrits dans la loi de santé publique du 9 août 2004 n'ont pas été atteints, par exemple en ce qui concerne le taux de suicides, et pour certains d'entre eux, ne peuvent même pas être mesurés avec certitude ; ainsi on ne connaît pas le nombre de cas de psychoses chroniques. La réforme de l'hospitalisation d'office et de l'obligation de soins n'est pas engagée, celle de l'expertise médicale judiciaire pas envisagée, malgré les demandes du Médiateur de la République 8 ( * ) , et aucun calendrier n'a encore été proposé sur le projet de loi « santé mentale » pourtant annoncé par la ministre de la santé.
La psychiatrie française est pionnière depuis l'origine, grâce à des figures comme Pinel, Lassègue et Charcot au dix-neuvième siècle ou, parmi les contemporains, Jean Oury. Elle se maintient toujours au plus haut niveau scientifique et reste en pointe sur certaines maladies. Néanmoins, bénéficiant de peu d'avancées thérapeutiques visibles, appuyée sur une recherche trop cloisonnée pour être suffisamment dynamique et en butte à des critiques récurrentes, la psychiatrie est de surcroît soumise à l'ensemble des difficultés que rencontrent les professions médicales en terme de démographie et d'implantation géographique, mais aussi de séparation entre la ville et l'hôpital et entre soins généralistes et spécialisés.
C'est paradoxalement là que réside la chance qu'elle peut aujourd'hui saisir. En effet le relatif abandon de la psychiatrie par le reste de la médecine, auquel répond parfois un désintérêt pour le somatique des médecins en charge du suivi psychiatrique, peut être sinon résolu du moins sensiblement corrigé à l'occasion du projet de loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST). En effet, celle-ci souligne notamment la nécessité d'une coopération accrue entre professionnels de santé sur un territoire ou sur une pathologie.
A la question « quel est l'état de la psychiatrie en France ? » , il convient de répondre qu'elle est à un tournant de son histoire. Aucune politique de santé mentale ne peut s'envisager sans ou contre les psychiatres. C'est sur eux, à condition que les moyens leur en soient donnés, que repose l'évolution de la prise en charge de la santé mentale en France. Pour qu'elle soit positive, cette évolution devra prendre en compte deux séries d'exigences : centrer les soins sur le malade et mieux connaître la maladie mentale.
I. CENTRER LES SOINS SUR LE MALADE
Il peut sembler illusoire de vouloir faire du malade atteint d'un trouble psychiatrique un acteur des soins qui lui sont dispensés, dès lors que plusieurs affections comme les troubles du comportement alimentaire se caractérisent précisément par le refus d'admettre la maladie. Cependant la psychiatrie a suivi, et doit continuer à suivre, l'évolution des autres disciplines médicales en matière de renforcement des droits du patient. On ne peut penser que l'obligation de soins, même étendue à la médecine ambulatoire, permettra une amélioration du niveau de santé mentale des patients s'ils ne sont pas encouragés à participer aux traitements et que ceux-ci leurs sont imposés. En psychiatrie plus qu'ailleurs, la prévention des rechutes est liée à l'observance, l'adhésion aux traitements prescrits, et celle-ci passe par la compréhension des raisons du traitement par le malade. Centrer les soins sur le patient suppose d'une part, une action sur lui-même et sur son entourage, d'autre part, le développement de coopérations territoriales entre professionnels et structures en charge de la maladie mentale.
A. LE MALADE ET SON ENTOURAGE, ACTEURS DES SOINS
On ne peut séparer le traitement du malade atteint de troubles psychiatriques de l'implication de ses proches. Depuis les années soixante, le choix de mettre fin aux pratiques généralisées d'internement a conduit à réduire les possibilités d'accueil dans les hôpitaux. Le rapport du CNEH nous apprend qu'entre 1985 et 2005, près de trente mille lits et places ont ainsi été supprimés. Ce transfert des traitements de l'hôpital à la ville ne peut avoir de sens que s'il s'accompagne d'un soutien aux proches sur lesquels il fait peser de fait la charge du malade. Il est ainsi essentiel que les actions d'éducation thérapeutique et les programmes d'apprentissage, dont on peut espérer qu'ils se développeront grâce aux dispositions contenues dans le projet de loi HPST, s'adressent non seulement aux malades mais également à leurs proches. Les actions d'accompagnement menées par les associations peuvent également participer activement à l'amélioration de la qualité de vie des familles et doivent être encouragées.
Avant même cet accompagnement, la participation aux soins du malade et de ses proches doit être favorisée aux deux étapes essentielles de la prise en charge psychiatrique : l'accès aux soins et le traitement.
1. Un accès aux soins insuffisant
La question de l'accès revêt deux aspects : avoir la possibilité de consulter un psychiatre et savoir que l'on doit le consulter.
a) Des consultations hospitalières trop peu nombreuses
La première condition pour faire du malade et de son entourage des acteurs des soins est qu'ils y aient accès. Or l'une des particularités de la psychiatrie en France est l'ampleur de l'absence de prise en charge. Les structures hospitalières qui sont de fait seules à assurer celle des pathologies lourdes ne peuvent répondre à la demande de consultation d'une population de malades croissante et sujette à des pathologies de plus en plus diversifiées allant de la maladie d'Alzheimer à l'addiction aux jeux. Lors de son audition au Sénat, les propos du professeur Philippe Batel, chef de l'unité fonctionnelle de traitement ambulatoire des maladies addictives à l'hôpital Beaujon, étaient particulièrement précis : « Aujourd'hui, pour avoir un rendez-vous dans l'unité dont j'ai la charge, il faut entre trois et six mois d'attente, ce qui est pour moi une souffrance majeure par rapport à l'idée que je me fais de l'engagement du service public . Pourquoi ? Ce délai d'attente sélectionne les patients qui ont le moins besoin de moi et qui sont issus des catégories socioprofessionnelles les plus élevées ! J'ai des chiffres pour le démontrer. Le système tel qu'il est aujourd'hui va faire que je ne vais pas voir les patients pour lesquels je suis investi ! » 9 ( * ) .
b) La lenteur du diagnostic et le non-diagnostic
L'autre difficulté est celle du diagnostic et de sa stabilisation. Comme le note le rapport du CNEH 10 ( * ) , il faut plusieurs années pour que les médecins s'accordent sur le fait qu'un patient souffre d'un trouble bipolaire. Dix ans en moyenne après consultation de trois ou quatre médecins. L'ignorance dans lequel se trouve l'entourage pour identifier les premiers symptômes, la tendance à banaliser la première crise font perdre un temps précieux avant la consultation d'un médecin spécialiste. Ainsi, pour les patients ayant finalement fait l'objet d'une prise en charge psychiatrique, il est souvent trop tard pour espérer agir efficacement sur la maladie.
Tout en soulignant les incertitudes qui entourent le nombre exact de personnes atteintes des différents troubles psychiatriques, le Haut conseil de la santé publique estime qu'un tiers des patients schizophrènes, la moitié des patients souffrant de dépression et les trois quarts des patients souffrant d'abus d'alcool n'ont pas accès à un traitement ou à des soins simples et abordables 11 ( * ) .
2. Faire une place au malade et à son entourage dans le traitement
La tentation de la contrainte dans la thérapie, indépendante de la question de l'obligation de soins qui revêt un caractère de police, est particulièrement grande en matière de soins psychiatriques où les soignants se trouvent confrontés à un malade qui refuse les soins ou les admet difficilement. Si elle est parfois nécessaire, elle doit être la plus limitée possible afin de ne pas accentuer les troubles que la maladie cause au patient et à ses proches. Le cas des patients socialement marginalisés doit être lui aussi traité.
a) Limiter le recours à la contrainte dans la thérapie
La psychiatrie étant historiquement une science empirique, certains traitements ont pu se construire en négligeant ou en refusant l'autonomie du malade afin de le guérir. Sans remettre en cause la valeur thérapeutique de l'ensemble de ces pratiques d'isolement, certaines d'entre elles sont légitimement contestées. Ainsi, l'isolement des anorexiques et le contrat de prise de poids conditionnant la sortie ont pu être doublement critiqués : d'une part, ces choix reposent sur une préconisation de Charcot qui estimait que la cellule familiale était la cause de la maladie, ce que rien n'établit scientifiquement et qui contribue à la culpabilisation inutile des familles ; d'autre part, les bénéfices thérapeutiques des ces méthodes n'apparaissent pas durables s'ils ne s'appuient pas sur l'efficacité du thérapeute et sur la volonté de guérir du patient 12 ( * ) .
En milieu ouvert il appartient aux proches de faire le travail d'accompagnement quotidien qui permet d'expliquer au malade pourquoi il doit se soigner et suivre le traitement qui lui a été prescrit. Le développement de dispositifs bénéficiant aux aidants familiaux pourrait permettre un meilleur accompagnement.
b) Accentuer l'effort sur les malades en situation de marginalité sociale
Une proportion sans doute non négligeable de malades se trouve dans l'impossibilité d'accéder aux soins ou de bénéficier du soutien d'un entourage en raison de sa marginalité sociale. Le lien entre troubles psychiatriques et grande précarité est connu depuis longtemps même s'il ne peut être exactement mesuré. L'impossibilité de conserver un emploi et la désocialisation sont parfois des symptômes du trouble. Certains chercheurs peuvent ainsi affirmer qu'un traitement social de la grande pauvreté ne suffit pas et qu'un traitement psychiatrique est nécessaire 13 ( * ) . La généralisation de la présence de psychiatres au sein des équipes de prise en charge d'urgence est donc nécessaire et devrait être encouragée.
Une autre catégorie de personnes en détresse est celle des migrants dont l'étude du Centre national de l'expertise hospitalière relève la fragilité 14 ( * ) . Au-delà des problèmes créés par l'exil et la difficulté d'adaptation, il peut exister des troubles plus profonds éventuellement présents sur plusieurs générations. Il s'agit dès lors d'élaborer une thérapeutique spécifiquement adaptée pour être la plus compréhensible possible 15 ( * ) .
Les détenus malades souffrent pour leur part d'une double désocialisation. Ils sont à la fois privés de liens familiaux et isolés du système de soins général. En effet, la présence d'un psychiatre au sein de chaque unité de consultation et de soins ambulatoires, ainsi que d'un service médico-psychologique régional au sein de chaque région pénitentiaire, ne suffit pas à la prise en charge. Les nombreux dysfonctionnements ne peuvent être résolus par la création d'unités de soins spécialement aménagées, coûteuses, peu nombreuses, et relevant plus de la logique pénale que de la logique thérapeutique 16 ( * ) . La question fondamentale est celle de la place des malades atteints de troubles psychiatriques en prison, où ils ne peuvent recevoir des soins adaptés et perturbent gravement l'organisation carcérale. C'est donc leur responsabilité pénale qui doit être clairement établie afin de ne pas priver la peine qui leur est imposée de tout sens. En effet, une peine qu'un condamné n'est pas susceptible de comprendre en raison des troubles dont il souffre ne peut aboutir à sa réinsertion 17 ( * ) .
Le lien entre insertion sociale et observance étant déterminant, les politiques d'accompagnement dans le soin des populations les plus fragiles doivent être renforcées en s'assurant que la prison ne devienne pas le lieu d'accueil par défaut des déficiences de la prise en charge psychiatrique.
B. LA NÉCESSAIRE COOPÉRATION DES PROFESSIONNELS POUR AMÉLIORER LE NIVEAU DE SANTÉ MENTALE
L'inadaptation croissante de la démographie médicale et les lacunes de la répartition territoriale de la psychiatrie imposent le recours à des soins coordonnés.
1. Une inadaptation démographique et territoriale croissante
La psychiatrie souffre des mêmes difficultés que les autres spécialités médicales en termes de démographie et de répartition territoriale. Une difficulté supplémentaire provient du caractère ancien de sa carte d'organisation.
a) La difficulté tient moins aux effectifs des psychiatres qu'à leur inégale répartition sur le territoire
Dans son atlas de la démographie médicale 2008, le conseil national de l'ordre des médecins relève, au 1 er janvier 2008, 11 509 médecins inscrits au tableau de l'ordre et exerçant à titre principal une activité de psychiatrie. A l'instar des autres spécialités médicales, la pyramide par âge et par sexe des psychiatres fait apparaître une majorité de praticiens de plus de cinquante ans et une féminisation de la profession chez les moins de quarante ans. Le nombre de psychiatres est globalement stable puisqu'il a augmenté de 1 % sur un an. A moyen terme, cette situation en devrait pas s'aggraver de manière trop brutale. Selon les dernières estimations de la Drees, la baisse du nombre de psychiatres ne devrait être que de 8,1 % d'ici à 2030 18 ( * ) alors que les estimations faites en 2004 prévoyaient une baisse de 30 % à 40 % des effectifs 19 ( * ) . Il faut voir là les effets positifs du plan santé mentale 2005-2008 dans le cadre duquel a été considérablement augmenté le nombre de postes d'interne en psychiatrie, passé de 200 en 2004 à 300 en 2005, 2006 et 2007. Malgré une nouvelle baisse en 2008 (280 postes ouverts), les tendances actuelles devraient permettre un maintien relatif du nombre de médecins.
La répartition du nombre de médecins psychiatres par département est détaillée dans le tableau de la page suivante (Source : Conseil national de l'ordre des médecins, Atlas de la démographie médicale en France, 2008).
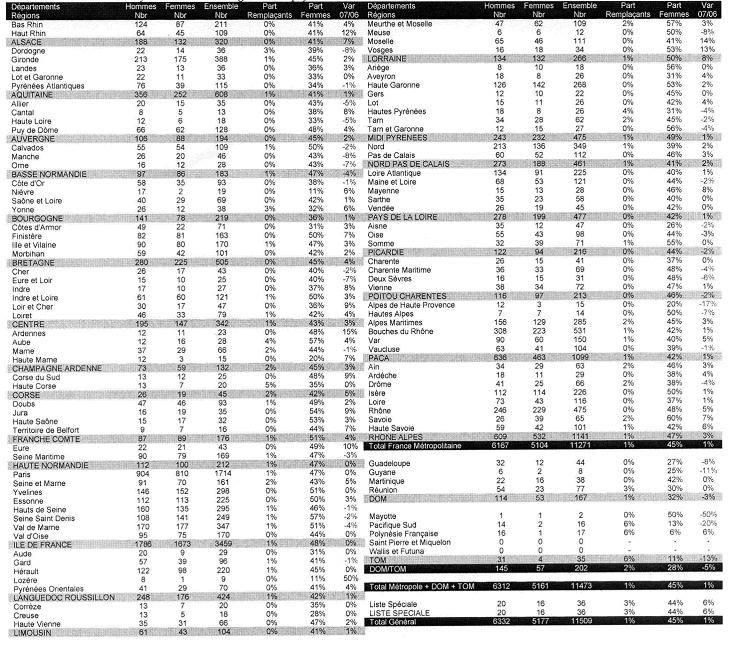
D'après le CNEH, la répartition des psychiatres entre la ville et l'hôpital est équilibrée, puisque 47,3 % des psychiatres exercent en ville. La répartition territoriale des psychiatres est à l'image de celle des autres médecins, avec une prédominance marquée des centres urbains et une disparité forte entre trente départements disposant d'un psychiatre pour 3 333 habitants et un groupe de treize départements qui ne comptent qu'un psychiatre pour 8 473 habitants.
b) La nécessaire adaptation du secteur psychiatrique
Créés par la circulaire du 15 mars 1960 relative au programme d'organisation et d'équipement des départements en matière de lutte contre les maladies mentales, les secteurs psychiatriques étaient au nombre de 830 en psychiatrie générale en 2007. Selon la formule du plan psychiatrie et santé mentale 2005-2008, l'existence du secteur « garantit à chaque habitant le recours à une équipe psychiatrique de référence et l'accès à une première palette de prises en charge adaptées allant du suivi ambulatoire au sein de structures de proximité à l'hospitalisation complète ». Il s'agit en fait de la gestion par une même équipe pluridisciplinaire de moyens hospitaliers et non hospitaliers de prise en charge des patients afin d'assurer la continuité des soins. Un secteur couvre en moyenne une population de 55 000 habitants.
Malgré ses objectifs affichés, le plan santé mentale 2005-2008 n'a pu remédier aux problèmes posés par la carte des secteurs, dont les moyens et la population à prendre en charge s'avèrent très disparates. Le CNEH note ainsi l'apparition de « zones blanches » sur le territoire national, sans accès au secteur. Toute évolution de la psychiatrie passe par une évolution du secteur qui a fait la preuve de son utilité mais doit être doté de moyens en accord avec les besoins de la population. Cette évolution ne saurait être imposée et doit faire l'objet d'une concertation avec les soignants, les associations de patients et l'ensemble des acteurs du champ social et médico-social concernés.
Il convient néanmoins de favoriser les évolutions. A ce titre, la mise en oeuvre à titre expérimental, dans des départements pilotes, des groupements locaux pour la santé mentale proposés par le dernier rapport remis à la ministre de la santé dit « rapport Couty 20 ( * ) » peut permettre de mesurer l'intérêt et les éventuelles limites d'une structure réunissant l'ensemble des acteurs médicaux et non médicaux de la santé mentale pour l'exercice de la prévention, du dépistage, de la prise en charge et du suivi des patients.
Il est nécessaire d'organiser des états généraux de la santé mentale pour tirer les leçons de ces expériences et de définir les modalités d'évolution du secteur psychiatrique. Dans cette attente, des coopérations peuvent être mises en oeuvre entre professionnels pour améliorer la qualité de la prise en charge psychiatrique.
2. La mise en place de structures de coopération
Les médecins psychiatres ne sont pas les seuls acteurs du soin psychiatrique dans lesquels interviennent également les psychologues cliniciens et les infirmiers. Dans le champ de la santé mentale, il convient également de prendre en compte les psychomotriciens ainsi que les éducateurs spécialisés et les assistants sociaux. On peut espérer que la loi de santé publique du 9 août 2004 21 ( * ) , et surtout le décret en Conseil d'Etat qui doit être pris sur sa base, régleront la question de la profession de psychothérapeute. Pour ce qui concerne les autres professions, des mécanismes de coopération se mettent en place qui améliorent la qualité de la prise en charge psychiatrique. Les coopérations peuvent ainsi permettre de répondre temporairement au besoin d'infirmiers psychiatres et mettre en place des délégations de tâches.
a) Le besoin d'infirmiers psychiatres
L'arrêté du 23 mars 1992 créant un tronc commun de formation des infirmiers a mis fin à l'existence du diplôme d'infirmier de secteur psychiatrique. Dix-sept ans après cette réforme la perte en termes de qualité de soins psychiatriques est visible. Un consensus existe pour que soit créée une spécialisation en psychiatrie de niveau master après le diplôme commun d'infirmier d'Etat. En attendant cette réforme, il convient de faciliter la reconversion des infirmiers d'Etat psychiatriques dont les contingents avancent en âge et qui pourraient vouloir quitter l'hôpital pour exercer des soins psychiatriques en ville. Ils en sont actuellement empêchés car l'exercice libéral de la profession d'infirmier est réservée aux seuls professionnels ayant suivi une formation générale. Sans doute une dispense pour l'exercice de certains soins peut-elle être envisagée. La mise en place de cabinets libéraux d'infirmiers psychiatriques ayant également suivi une formation générale s'avère particulièrement intéressante du fait de la qualité de l'accompagnement qu'ils peuvent proposer aux malades et à leurs familles. Le cabinet infirmier Saint-Alban de Toulouse qui rend chaque jour visite aux patients pour s'assurer qu'ils suivent les traitements prescrits en est un exemple.
b) La possibilité de coopérations avec délégation de tâches
Le projet de loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires prévoit la mise en place de coopérations entre professionnels de santé. Elles pourraient être l'occasion, pour les médecins psychiatres, de s'engager dans des protocoles innovants permettant notamment la délégation de tâches et une répartition de rôles plus efficaces entre médecins, psychologues cliniciens et infirmiers sous le contrôle de la Haute Autorité de santé (HAS).
On peut également envisager le développement de nouveaux réseaux de soins psychiatriques susceptibles de réunir les professionnels et les structures pour améliorer le traitement de certaines pathologies. Une étude de la HAS sur les possibilités d'exercice coordonné des soins dans le domaine de la psychiatrie est nécessaire pour mesurer les possibilités d'amélioration de la prise en charge et des soins.
Au travers des coopérations entre professionnels de santé, il devrait être possible de passer d'une offre de soins morcelée à une offre de soins coordonnée.
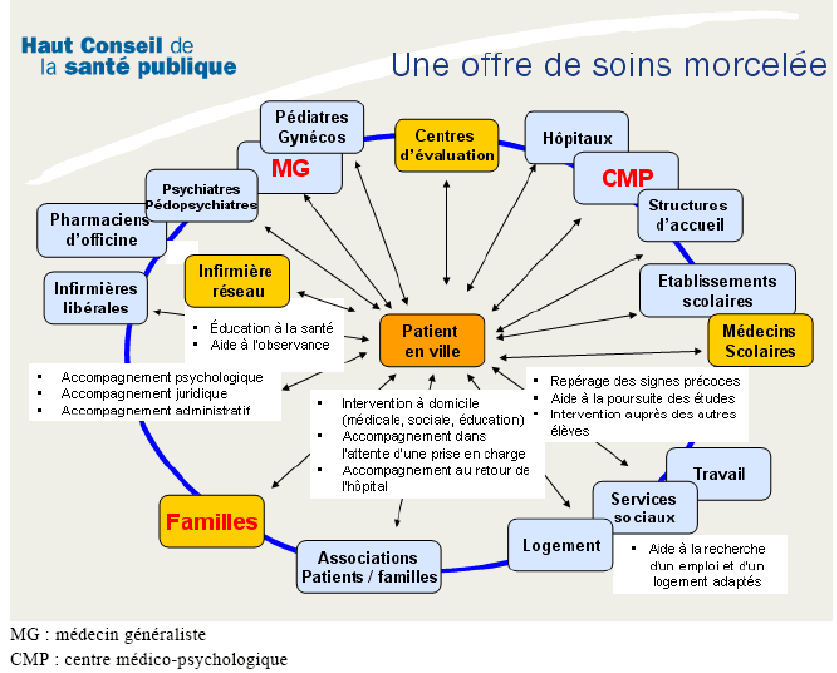
Source : Haut Conseil de la santé publique - Présentation à l'Opeps et à la commission des affaires sociales du Sénat le 27 février 2009
On l'a vu, l'évolution favorable de la psychiatrie en France passe par son recentrage sur le patient tant en terme de thérapies que de structures. Elle suppose de surcroît une amélioration des connaissances.
II. PERMETTRE AU PATIENT DE MIEUX COMPRENDRE SA MALADIE
Une détermination la plus claire possible des maladies qui doivent être prises en charge par les psychiatres permettra d'approfondir les connaissances. Ce travail de définition ne pourra être entrepris sans une politique de recherche ambitieuse.
A. DÉTERMINER LES MALADIES DEVANT ÊTRE PRISES EN CHARGE PAR LA PSYCHIATRIE
Le champ des pathologies couvertes par la psychiatrie est particulièrement vaste. Tout trouble du comportement ou perte des facultés est susceptible d'entrer dans son domaine de compétence. Or, si la psychiatrie s'est investie dans le traitement de la majorité des troubles, certains ont été délaissés pour être traités par d'autres spécialistes : ainsi, la maladie d'Alzheimer est prise en charge par les gérontologues et neurologues. Mieux définir les maladies peut permettre de clarifier les compétences des différentes spécialités en matière de prise en charge et constituer une base pour les coopérations en vue de traitements plus efficaces. Mieux connaître peut également permettre de mieux former et de mieux informer.
1. Mieux connaître
Il paraît difficile, comme le montre l'étude du CNEH, de parvenir à une définition consensuelle des troubles psychiatriques 22 ( * ) même si des progrès sont perceptibles dans ce domaine. Dans l'attente de définitions acceptables par tous, une approche en termes d'âge semble la plus efficace en matière de santé publique.
a) Définir les troubles psychiatriques ?
La classification des maladies mentales est conduite au niveau international par l'Organisation mondiale de la santé mais plusieurs classifications concurrentes existent, privilégiées par les praticiens en fonction du caractère plus ou moins opérant qu'ils attribuent à l'une ou à l'autre. Cette absence d'unité des classifications a un impact sur la définition des différentes maladies dont le nombre croît en psychiatrie. Il existe un doute concernant cette croissance : elle peut n'être pas seulement liée à une meilleure capacité de diagnostic ou à l'apparition de nouveaux troubles résultant des conditions de vie actuelles. En effet, l'accusation portée contre la psychiatrie d'avoir inventé la maladie mentale est certes sans fondement, mais les phénomènes de mode en matière de thérapeutique ainsi que les choix de recherche de l'industrie pharmaceutique ne sont pas sans effet sur les définitions.
L'industrie pharmaceutique joue en effet un rôle moteur en matière de possibilité de traitement des troubles. Le caractère encore pragmatique de la thérapeutique fait que ce sont les propositions successives de traitement élaborées par les laboratoires qui permettent le progrès dans les soins. La conception des médicaments est dite « from bed to bench », « du lit du patient à la paillasse du chercheur ». En cela la psychiatrie diffère d'autres spécialités médicales, telle la neurologie, où la recherche fondamentale tient une bien plus grande place en matière d'impulsion des traitements et où les médicaments sont généralement élaborés selon le modèle « from bench to bed ». On peut donc craindre que certaines pathologies décrites le soient en fonction des traitements que l'industrie propose, et non l'inverse.
Ainsi, le trouble bipolaire est décrit depuis la fin du XIX ème siècle et couramment diagnostiqué depuis les années quarante. Un débat existe néanmoins entre scientifiques sur la nature de ce trouble et donc sur son diagnostic et son traitement, surtout chez les enfants. Certains chercheurs accusent l'industrie pharmaceutique d'avoir défini un trouble qui n'a pas de réalité chez l'enfant, provoquant ainsi une médication inutile. De telles considérations ont des conséquences en termes de prise en charge financière par la sécurité sociale et doivent être surveillées par la HAS avec la plus grande prudence. Le référentiel des actes de psychiatrie actuellement en cours d'élaboration par la direction de l'hospitalisation et de l'organisation des soins du ministère de la santé est de nature à permettre une clarification en matière de thérapeutique et à mettre définitivement un terme aux querelles d'écoles que la plupart des praticiens considèrent déjà comme dépassées. On peut ainsi espérer un jour obtenir des protocoles de soins en matière de prise en charge psychiatrique.
b) Identifier les populations à risque
En l'absence de possibilité de définir précisément l'étendue des troubles psychiatriques sans un long travail fondé sur les pratiques, il apparaît essentiel en matière de santé publique, de pouvoir disposer rapidement des éléments permettant d'identifier de manière plus adéquate les besoins de la population, spécialement en fonction de l'âge. Ainsi, les troubles des enfants et des adolescents sont mal connus et sujets à des approximations et inquiétudes. La lutte contre le suicide des jeunes constitue un point essentiel, mais suppose que soient éclaircies les causes de la dépression chez les adolescents. De même, les personnes âgées sont les premiers consommateurs de médicaments psychotropes en France. Une connaissance plus fine des pathologies dont souffre cette catégorie de la population doit être encouragée. Dans ces deux cas, ce sont des études de cohorte longues qui doivent être financées en France afin que les politiques publiques ne dépendent plus d'études faites à l'étranger qui ne peuvent être intégralement transposables.
L'approche en termes de population doit s'effectuer en fonction de l'âge mais aussi avec la plus grande proximité territoriale. Différents bassins de population peuvent souffrir de troubles spécifiques ou de fortes disparités de prévalence comme c'est le cas pour l'autisme. Il conviendra que des études sur les différents bassins de population de leur région soient suscitées et accompagnées par les autorités chargées de la santé au niveau régional.
2. Mieux former et mieux informer
a) Le rôle de médecin généraliste
La meilleure connaissance doit entraîner une meilleure formation des soignants et une meilleure information du public. Le retard dans le diagnostic et la surconsommation de médicaments psychotropes sont en partie imputables à l'information insuffisante des médecins généralistes en matière de psychiatrie. Ce sont les médecins généralistes qui sont le plus souvent appelés à traiter les troubles du sommeil or la HAS estime 23 ( * ) ainsi que 85 % des cas d'insomnie chez les personnes âgées pour lesquels des psychotropes ont été prescrits ne relèvent pas de troubles de type psychiatrique. On peut, sur ce point, rappeler les recommandations de l'Opeps en matière de bon usage des médicaments psychotropes 24 ( * ) singulièrement concernant le respect des bonnes pratiques et le besoin d'une meilleure coordination des médecins généralistes et des médecins psychiatres dans la prise en charge des troubles et insister pour que la formation à l'identification des troubles psychiatriques et au bon usage des traitements soit inscrite dans la formation initiale et continue des médecins généralistes ainsi que des spécialistes non psychiatres.
b) Informer la population
Un chantier particulièrement important est la meilleure information du public pour prévenir, identifier, promouvoir le bon usage des traitements et déstigmatiser. La prise de conscience des maladies et de leurs symptômes ainsi que des démarches à suivre pour permettre l'entrée dans une thérapie sont de nature à aider les personnes malades, mais surtout leurs familles, à avoir recours au soin.
Le rôle de l'institut national de prévention et d'éducation pour la santé (Inpes) est de ce point de vue central et la campagne menée d'octobre 2007 à mars 2008 sur la prévention de la dépression chez l'adulte est une première étape en ce sens.
B. FAVORISER LA RECHERCHE INTERDISCIPLINAIRE
La France a besoin d'une recherche dynamique en matière de santé mentale susceptible d'améliorer les traitements, voire d'offrir un espoir de guérison. Or, comme le montre le rapport du CNEH, une impulsion forte en ce domaine est nécessaire car elle se trouve mal classée au niveau international en matière de psychiatrie puisqu'elle ne figure pas parmi les cinq premiers pays en nombre d'articles cités. Elle reste cependant pionnière et une des premières au monde pour un certain nombre de pathologies, elle est ainsi troisième en matière de recherche sur l'autisme. Une politique de recherche ambitieuse passe par un soutien aux projets les plus innovants en matière de recherche psychiatrique et par le développement de la recherche interdisciplinaire.
1. Soutenir les acteurs de la recherche en psychiatrie
On a pu penser que l'avenir des soins en matière de troubles psychiatriques viendrait des autres disciplines médicales telles la neurologie et la génétique. Ces théories sont aujourd'hui dépassées. Malgré les avancées importantes permises par la génétique et les neurosciences, celles-ci ne peuvent remplacer totalement la psychiatrie et la recherche en ce domaine. Il est donc nécessaire de développer un réseau national d'équipes de recherche et d'accélérer les études en matière de diagnostic et de médicaments.
a) La création d'un réseau national d'équipes de recherche
Les premiers éléments d'un réseau national en matière de recherche psychiatrique existent au travers de la fondation FondaMental. Celle-ci, créée par le ministère de la recherche en 2007, est une fondation de coopération scientifique qui a comme objectif d'être une fondation de recherche et de soins en santé mentale. Cette structure, porteuse de projets de recherche particulièrement importants pour l'avenir de la psychiatrie, devrait voir son statut conforté et ses possibilités de financement accrues à l'instar de la fondation Alzheimer. Il est également nécessaire d'accélérer la recherche avec des moyens dédiés, spécifiques à la psychiatrie et non pas consacrés aux neurosciences en général.
b) Améliorer les outils du diagnostic et du soin
La recherche en psychiatrie est active en France malgré un classement international décevant et un certain nombre de chercheurs dont les efforts doivent être encouragés se sont saisi des sujets essentiels. Ainsi les recherches que mène le professeur Marie-Odile Krebs, directrice d'unité à l'Inserm, sur les déterminants des maladies mentales et sur l'amélioration des médicaments, dans le but de limiter les effets indésirables, voire de découvrir des médicaments étiologiques. Un autre exemple est le contrat d'objectifs et de moyens entre le ministère de la recherche et FondaMental comporte trois axes :
- identifier les mécanismes qui sous-tendent les maladies psychiatriques, identifier les biomarqueurs, identifier les facteurs de vulnérabilité, étudier les paramètres anatomiques et fonctionnels grâce aux plates-formes d'imagerie, connaître les modifications cognitives et émotionnelles, construire des modèles animaux ;
- améliorer la recherche clinique et épidémiologique à l'aide d'un outil informatisé permettant d'avoir des données épidémiologiques et des suivis de cohortes ;
- renforcer la recherche thérapeutique, avec l'évaluation des pratiques de soins et surtout le développement de stratégies thérapeutiques innovantes, dispositifs médicaux, psychothérapies, psycho-éducation, remédiation cognitive.
Ces chercheurs offrent la possibilité de rénover la psychiatrie pour la placer à la pointe de la médecine.
2. Favoriser la recherche interdisciplinaire
Il convient également de favoriser les interactions entre la recherche psychiatrique et la recherche dans les autres domaines des sciences, tant médicales que sociales.
a) Avec les autres sciences médicales
Sans devoir être remplacée par la recherche en génétique ou en neurosciences, la recherche en psychiatrie doit intégrer les apports fondamentaux de ces disciplines. Au travers de fondations de coopérations scientifiques, mais aussi des organismes nationaux de recherche que sont l'Inserm et le CNRS, les croisements et enrichissements réciproques doivent être encouragés.
b) Avec les sciences sociales
Les troubles psychiatriques ont généralement une origine à la fois génétique, psychique et sociale. Les recherches dans le domaine des sciences humaines, que ce soit l'économie de la santé ou la sociologie, peuvent donc constituer un apport pour une compréhension globale des maladies et de leur traitement. Ici encore, le rôle des organismes nationaux de recherche comme le CNRS est essentiel.
La recherche en psychiatrie est mal connue et pourtant particulièrement importante. Elle exige de l'Etat des investissements qui seront à terme largement compensés par la possibilité d'améliorer le traitement des troubles dont souffre une part grandissante de la population.
La psychiatrie en France est à un tournant de son histoire. Elle peut sortir définitivement de l'obscurité où elle a été placée pour devenir une des disciplines de pointe de la médecine et nous permettre de faire face au défi majeur de santé publique que représente la santé mentale.
RÉUNIONS DE L'OFFICE
I. AUDITIONS
A. TABLE RONDE DU 17 DÉCEMBRE 2008
Réunie le mercredi 17 décembre 2008, sous la présidence de Nicolas About, président, la commission a entendu, au cours d'une table ronde consacrée à la prise en charge psychiatrique, Gilles Poutout, directeur du pôle Stratégie du centre national de l'expertise hospitalière (CNEH), Roland Cash, expert, Ioana Bianchi et Raphaël Schwob, consultants, Philippe Cléry-Melin, psychiatre, directeur de la maison de santé de Bellevue, Julien Mousquès et Magali Coldefi, chargés de recherche à l'institut de recherches et de documentation en économie de la santé (Irdes), le professeur Marion Leboyer, responsable du pôle Psychiatrie de l'institut Mondor de recherches biomédicales (Inserm U 995), directeur de la fondation FondaMental, Pauline Rehnter, chargée de mission au centre collaborateur de l'Organisation mondiale de la santé (OMS) pour la recherche et la formation en santé mentale, Livia Velpry, chargée de mission Etudes et recherches de l'établissement public de santé de Ville-Evrard .
Nicolas About, président, a indiqué que cette table ronde sur la psychiatrie est commune à la commission des affaires sociales et à l'office parlementaire d'évaluation des politiques de santé (Opeps) car elle concerne deux sujets actuellement à l'étude : le rapport sur l'état de la psychiatrie en France confié par l'Opeps à Alain Milon, d'une part, l'avis sur le volet santé du projet de loi pénitentiaire confié par la commission à lui-même, d'autre part.
Dans le cadre de la préparation de son rapport pour avis, Nicolas About, président, a souligné le constat unanime de ses interlocuteurs, lors de ses visites récentes effectuées en milieu carcéral, sur la présence en prison de nombreuses personnes atteintes de troubles mentaux et incapables de comprendre les raisons de leur condamnation. Paradoxalement, les conditions de l'hospitalisation d'office des détenus souffrant de troubles psychiatriques sont pires que la prison, ce qui renvoie au problème plus large de la prise en charge psychiatrique.
Alain Milon, rapporteur pour l'Opeps, a précisé qu'il a souhaité l'organisation de plusieurs tables rondes sur la psychiatrie afin de dresser un panorama du problème de la prise en charge des maladies mentales en France. De nombreuses insuffisances ont été signalées au cours des années et le diagnostic sur les carences semble faire l'objet d'un consensus. Il s'agit maintenant d'en déterminer les causes et d'étudier les moyens de définir des pratiques communes en matière de prise en charge ; cette dernière question fera d'ailleurs l'objet d'un second rapport de l'Opeps.
Le professeur Marion Leboyer, responsable du pôle Psychiatrie de l'institut Mondor de recherches biomédicales (Inserm U 995), directeur de la fondation FondaMental, a exposé les objectifs de la fondation de coopération scientifique qu'elle dirige depuis sa création par le ministère de la recherche en 2007. Les maladies psychiatriques touchent 25 % des Européens et représentent, en France, le deuxième poste en consommation de soins et de biens médicaux et le premier poste en matière de dépenses d'hospitalisation. Malgré ce coût exorbitant, les maladies mentales restent mal connues. Elles constituent la deuxième cause de mortalité précoce après les maladies cardio-vasculaires mais les dépasseront sans doute bientôt. L'absence de traitement, et donc la permanence d'une mortalité élevée, sont partiellement dues au grave déficit de recherche en matière de psychiatrie. Malgré ce sous-investissement, la recherche psychiatrique française reste à la pointe des efforts internationaux et a notamment établi les facteurs génétiques à l'origine de certaines formes d'autisme.
La prise en charge en psychiatrie souffre de carences, tant en amont qu'en aval. D'une part, le dépistage est inexistant et le diagnostic tardif, pouvant prendre jusqu'à dix ans après la première manifestation de symptômes. D'autre part, il n'existe aucun lien entre la recherche et la thérapeutique.
La fondation FondaMental milite pour la mise en place de centres experts en matière de psychiatrie, qui seront susceptibles de fournir un diagnostic précoce, de mettre en place la psycho-éducation, qui diminue de 50 % la réhospitalisation, et de limiter l'ampleur du handicap lié à la maladie. Trente-deux équipes de recherche travaillent autour des centres experts à l'heure actuelle. Leur création est même devenue un projet européen et il est nécessaire qu'ils soient institués le plus rapidement possible.
La fondation se donne aussi pour mission de déstigmatiser la maladie mentale. Elle lancera, en 2009, une campagne d'information en ce sens en liaison avec le ministère de la santé.
Alain Milon, rapporteur pour l'Opeps, a fait valoir l'étonnement et l'inquiétude que lui inspire le fait que les questions de la psychiatrie ne sont pas prises en compte dans le cadre du projet de loi « Hôpital, patients, santé, territoires ». Il est pourtant indispensable de se pencher sur cette question ainsi que sur celle de la formation des médecins et des infirmiers à la psychiatrie.
Nicolas About, président, a confirmé qu'il n'est plus possible de contourner la question de la psychiatrie lorsque l'on évoque la santé publique.
François Autain a estimé que l'on ne parle de psychiatrie en général que pour l'utiliser comme moyen de déceler les futurs délinquants. Il ne lui paraît pas surprenant que la psychiatrie ne figure pas dans la loi « Hôpital, patients, santé, territoires » puisque le but de ce texte n'est pas d'améliorer les soins mais bien de faire des économies.
Pauline Rhenter, chargée de mission au centre collaborateur de l'OMS pour la recherche et la formation en santé mentale, a présenté les multiples sujets traités depuis une trentaine d'années par la sociologie et qui intéressent directement la question de la prise en charge psychiatrique. Parmi ceux-ci figurent les modes d'élaboration des cultures professionnelles des soignants, la question de l'implantation géographique des soins et les facteurs qui déterminent les individus à y avoir recours. Un cas particulièrement intéressant est celui des hospitalisations sans consentement, 9 % des hospitalisations totales, qui marquent la différence entre la lettre de la loi et son application sur le terrain. En effet, les études menées par les sociologues montrent que les hospitalisations demandées par les municipalités sont indépendantes de la prévalence locale des maladies mentales. Plusieurs facteurs explicatifs sont à prendre en compte quand on veut savoir ce qui détermine la décision du maire de signer une demande d'hospitalisation d'office, parmi lesquels la taille de la commune et donc la plus ou moins grande proximité entre élus et habitants, le poids local de l'expertise médicale et la place respective des différentes autorités participant à la prise de décision, dont le préfet. Certaines municipalités cherchent ainsi à éviter à tout prix d'avoir recours à une hospitalisation d'office, tandis que d'autres n'hésitent pas à la demander dès la constatation des premiers symptômes.
Nicolas About, président, a précisé qu'un maire ne prend jamais seul la décision d'une demande d'hospitalisation d'office qui provient souvent de la famille, de la police ou des médecins.
Livia Velpry, chargée de mission Etudes et recherches de l'établissement public de santé de Ville-Evrard , a souligné le relatif abandon des questions relatives à la psychiatrie en sciences sociales pendant de nombreuses années. Or, la sociologie permet de replacer la question de la prise en charge de la maladie mentale au sein des pratiques sociales en général et d'observer que la question de la maladie mentale se rapproche plus de celle du handicap, et donc des problèmes de nature médico-sociale, que des maladies comme le cancer qui relèvent d'une approche beaucoup plus centrée sur les thérapies. Elle a indiqué que la durée moyenne de dix ans entre la première crise de schizophrénie et l'établissement d'un diagnostic est liée à la difficulté, pour les médecins, de stabiliser leur jugement. Les malades sont généralement suivis dès les premiers symptômes mais passent par plusieurs diagnostics différents avant que la maladie dont ils souffrent ne soit déterminée avec certitude.
Nicolas About, président, a estimé que la grande nouveauté tient à l'émergence d'une recherche médicale en matière de psychiatrie, les recherches classiques de nature sociologique paraissant plus naturelles pour l'opinion publique.
Maryvonne Blondin a souhaité connaître la place de la psychiatrie dans la formation des médecins généralistes.
Raphaël Schwob, consultant du CNEH, a indiqué qu'il n'existe pas de temps prévu pour l'étude de la psychiatrie dans le cadre des études de médecine générale, que ce soit pour l'internat ou le résidanat. Par ailleurs, il n'existe à l'heure actuelle, dans le cadre des études de médecine, aucune formation à la prévention.
Isabelle Debré s'est préoccupée du nombre et de la répartition du personnel soignant en psychiatrie et a demandé si l'on constate un déficit de professionnels en cette matière.
Philippe Cléry-Melin, psychiatre, directeur de la maison de santé de Bellevue, a précisé que la France se situe au troisième rang des pays européens en matière de nombre de psychiatres par habitant. Le problème tient donc moins à la situation actuelle qu'aux perspectives d'avenir puisqu'on constate un déclin important des vocations en matière de psychiatrie, tant pour les médecins que pour les infirmiers. Pour ces derniers, l'arrivée à l'âge de la retraite des personnels spécialisés soulève de nombreuses difficultés.
Livia Velpry a souligné que le nombre total de psychiatres ne doit pas masquer les importantes différences qui existent en matière de répartition géographique des spécialistes, ainsi qu'entre les secteurs libéraux et hospitaliers.
Gilles Poutout, directeur du pôle Stratégie du CNEH, a indiqué que certains départements disposent de nombreux psychiatres libéraux mais peu, ou plus, de psychiatres hospitaliers. Il a également insisté sur les problèmes liés à la mauvaise prescription des anxiolytiques qui résultent de l'absence de référent psychiatrique pour les médecins généralistes.
Le professeur Marion Leboyer a déclaré que l'une des missions des centres experts sera précisément de former les jeunes psychiatres et d'établir un lien avec les généralistes. Il serait souhaitable que les centres experts en psychiatrie bénéficient du même statut que les centres de référence Alzheimer, pour chacun desquels un poste de chef de clinique a été créé.
Philippe Cléry-Melin a mentionné, comme exemple de bonne pratique dans les relations entre généralistes et psychiatres, le réseau Santé mentale des Yvelines.
Alain Milon, rapporteur pour l'Opeps , a affirmé que l'on ne peut isoler le médecin de l'ensemble des personnels médicaux qui travaillent à ses côtés. Une expérience intéressante est menée à Toulouse par des infirmiers psychiatres libéraux qui participent aux soins de ville. Il serait souhaitable de mettre en place, après le diplôme d'infirmier, un master en psychiatrie permettant la spécialisation.
Julien Mousquès, chargé de recherche à l'Irdes, a mentionné les travaux en cours de l'Irdes sur la médecine de ville, les médecins généralistes étant appelés à jouer un rôle déterminant d'orientation et de coordination des soins. Une réflexion devrait également être engagée sur l'organisation et l'efficience des soins dans le domaine de la psychiatrie et de la santé mentale dans le cadre du groupement d'intérêt scientifique de l'institut de recherche en santé publique (Gis - Iresp) dirigé par le professeur Alfred Spira. Déplorant que les recherches en France ne portent que très rarement sur l'organisation des soins, il a insisté sur l'impact que celle-ci peut avoir sur les pratiques du corps médical. A titre d'exemple, il a fait valoir l'intérêt que présente le développement des centres experts pour la diffusion des bonnes pratiques dans les réseaux de soins. Il a par ailleurs souligné la nécessité d'une certaine continuité des politiques de recherche pour mener à leur terme les protocoles, qui supposent le suivi de cohortes sur plusieurs années et pour évaluer les expériences locales afin d'en dégager des enseignements de portée générale.
Gilles Poutout a regretté que le rôle de coordination que seront amenées à jouer les futures agences régionales de santé (ARS) et les communautés hospitalières de territoire n'inclue pas explicitement les établissements psychiatriques.
Rappelant que la constitution de communautés hospitalières suppose une certaine convergence tarifaire entre établissements, Nicolas About, président, s'est demandé dans quelle mesure il est possible de quantifier les actes en psychiatrie pour que cette discipline puisse être tarifée à l'activité.
Le professeur Marion Leboyer a estimé que rien ne s'oppose à ce que l'on applique la tarification à l'activité (T2A) à la psychiatrie.
Julien Mousquès a ajouté que les praticiens n'ont exprimé aucune opposition de principe à la T2A, mais qu'il sera difficile de dégager un consensus sur ses modalités d'application.
Nicolas About, président, a souhaité savoir s'il existe des études sociologiques sur la psychiatrie en milieu carcéral.
Pauline Rhenter a indiqué qu'environ 60 % des détenus sont considérés comme étant atteints de troubles psychiatriques, alors qu'ils ne sont que 10 % à être dûment suivis à ce titre sur le plan médical au moment de l'entrée en prison. Toutefois, les méthodes d'évaluation peuvent conduire à surestimer la part des personnes incarcérées concernées.
Nicolas About, président, a souhaité savoir s'il existe une corrélation entre la diminution du nombre de places disponibles en hôpitaux psychiatriques et l'augmentation du nombre de détenus atteints de troubles psychiques.
Après avoir rappelé que le nombre de lits en psychiatrie est resté stable entre 2001 et 2005, soit 58 000 lits, alors que le nombre de détenus est passé de 49 000 à 63 000 au cours de la même période, Pauline Rhenter a affirmé qu'il n'existe pas de phénomène démontré de vase communicant entre les hôpitaux psychiatriques et la prison. Depuis 1992, en revanche, 40 000 lits de psychiatrie ont été supprimés.
Nicolas About, président, s'est dit peu convaincu par l'absence de corrélation entre les deux évolutions, rapportant les propos de magistrats attestant de la tendance actuelle à condamner à des peines de prison les personnes atteintes de troubles psychiatriques ayant commis des actes criminels, faute de places disponibles pour les accueillir dans un établissement adapté.
Livia Velpry a fait valoir que la déshospitalisation ne concerne pas uniquement des personnes ayant commis des actes délictueux ou criminels. Dans ces cas, les personnes sont orientées vers des structures spécifiques ou des lieux de vie adaptés à leurs troubles. S'agissant des personnes ayant commis des actes qui justifient leur enfermement, les modalités de prise en charge, en prison ou dans des structures spécifiques, constituent une question centrale.
Julien Mousquès a mentionné l'existence des travaux de Bruno Falissard, psychiatre hospitalier et chercheur, sur les troubles psychiatriques des détenus, mais il n'y a pas d'étude spécifique portant sur le lien de causalité entre la fermeture des lits en psychiatrie et l'augmentation du nombre de détenus atteints de troubles psychiques.
Nicolas About, président, s'est inquiété de la part croissante de personnes incarcérées et présentant des pathologies lourdes qui auraient dû les dégager de leur responsabilité pénale.
Philippe Cléry-Melin a fait référence à une enquête qu'il a menée sur la population pénitentiaire présentant des troubles psychiques pouvant entraîner le passage à l'acte.
Maryvonne Blondin a déploré le faible nombre d'unités destinées à l'accueil des malades dangereux qui offrent pourtant une solution plus adaptée que la prison pour la plupart des patients ayant commis des actes criminels.
Philippe Cléry-Melin a signalé l'ouverture prochaine de douze établissements dans le cadre du plan « Santé mentale ».
Marc Laménie a souligné le rôle déterminant des conclusions de l'expertise en psychiatrie lors du jugement, pour l'orientation des patients ayant commis des actes criminels.
Gilles Poutout a fait valoir l'intérêt des expérimentations visant à améliorer la prise en charge des patients dans le système de soins, comme cela a été fait dans le cadre du plan Cancer. Il s'agit de tester différentes innovations organisationnelles pour mettre en place un véritable parcours personnalisé de soins.
Gilbert Barbier a suggéré de développer ce type d'expérimentations à l'échelon régional, qui parait le plus adapté.
Pauline Rhenter a expliqué que les pratiques étant variables d'une région à l'autre, l'analyse comparée des situations est déjà très instructive et mériterait d'être développée pour faciliter la remontée des expériences et la diffusion des bonnes pratiques.
Julien Mousquès a souligné à cet égard l'intérêt des réseaux et des centres d'expertise qui permettent de centraliser les innovations organisationnelles, de les sélectionner et de les généraliser. Cette harmonisation est nécessaire pour assurer une égale qualité de soins sur l'ensemble du territoire.
Brigitte Bout a fait valoir que l'on appréhende souvent la maladie mentale sous l'angle du handicap et qu'il serait utile de mieux distinguer ces deux notions. Elle a souligné l'intérêt d'un diagnostic précoce pour favoriser la guérison des malades, en particulier lorsqu'ils sont atteints de troubles autistiques.
Philippe Cléry-Melin a souhaité que soit réhabilitée la notion de maladie, qui permet de distinguer le champ de la psychiatrie et de la santé mentale. Il est convenu des avantages d'un diagnostic précoce qui permet d'orienter les patients vers les thérapies adaptées et de limiter les parcours erratiques dans le système de soins.
François Autain a pris acte des avancées scientifiques résultant des recherches sur la génétique, qui devraient permettre d'établir un diagnostic plus précoce et plus sûr de certaines formes d'autisme. Il s'est toutefois demandé jusqu'à quel point le diagnostic pouvait s'appuyer sur un examen clinique orienté vers la recherche d'anomalies organiques, rappelant la polémique passée sur la question de savoir si les actes pédophiles, par exemple, pouvaient avoir une cause génétique.
Alain Vasselle s'est dit dubitatif sur la possible application de la T2A à la spécialité psychiatrique. Il s'est par ailleurs demandé dans quelle mesure la perte d'autonomie et la maladie d'Alzheimer peuvent être qualifiées de maladie mentale ou de handicap psychique et si elles relèvent de la psychiatrie.
Gilbert Barbier a évoqué le débat relatif à la reconnaissance des disciplines voisines non médicalisées, telles que la psychologie ou la psychanalyse.
Le professeur Marion Leboyer a estimé que les maladies psychiques doivent être traitées comme les autres maladies. Elles doivent faire l'objet d'un diagnostic précis, de politiques de prévention et de recherches spécifiques pour améliorer les modalités de prise en charge et les thérapies. Les centres experts ont un rôle d'accompagnement des différents acteurs, et en particulier des médecins, dans les stratégies de prise en charge des patients. Elle a par ailleurs déploré l'augmentation du nombre de patients incarcérés, dont la première prise en charge n'est souvent pas médicale mais policière.
En réponse à François Autain, elle a indiqué que si les facteurs génétiques sont à prendre en compte pour le diagnostic, les facteurs environnementaux ne doivent pas être négligés, la consommation de drogues par exemple étant souvent à l'origine du déclenchement des syndromes maniaco-dépressifs. Elle a estimé nécessaire de développer les diagnostics fondés sur la mise en évidence de biomarqueurs, les tests reposant encore beaucoup trop sur le seul examen clinique des patients.
Julien Mousquès a jugé préférable que l'extension de la T2A à la psychiatrie soit précédée d'une évaluation des résultats obtenus dans le champ de la médecine-chirurgie-obstétrique (MCO). Il a également indiqué que ce type de tarification n'est pas appliqué à la santé mentale dans de nombreux pays qui la pratiquent.
Nicolas About, président, a suggéré une expérimentation préalable de la T2A dans quelques établissements psychiatriques volontaires.
Jacky Le Menn a expliqué que la T2A et les programmes de médicalisation des systèmes d'information (PMSI) sont plus difficiles à appliquer à certaines pathologies, et en particulier à la psychiatrie.
Philippe Cléry-Melin a signalé que quelques établissements psychiatriques privés expérimentent les PMSI depuis plusieurs années, sans toutefois appliquer la T2A. Ils ont permis aux établissements de s'inscrire dans une logique médico-économique qui constitue un atout pour la stratégie de l'établissement et pour le développement de la psychiatrie privée en France.
Il a par ailleurs indiqué que l'absence de T2A prive les établissements psychiatriques de certaines missions d'intérêt général, et donc des dotations affectées au financement des missions d'intérêt général et à l'aide à la contractualisation (Migac), qui leur permettraient pourtant d'expérimenter de nouvelles méthodes thérapeutiques et d'améliorer la qualité des soins.
Gilles Poutout a néanmoins observé que certains établissements appliquant la T2A n'ont pas accès à ces missions d'intérêt général. Il a également reconnu la difficulté de développer les innovations organisationnelles dans le domaine de la psychiatrie, insistant sur la nécessité d'évaluer celles qui sont déjà en cours. Il a plaidé en faveur de la réhabilitation de la notion de maladie mentale, qui suppose la mise en oeuvre de politiques de prévention et de centres de ressources sur le modèle de ceux qui existent pour la douleur. Enfin, il a estimé nécessaire de mieux former les médecins généralistes à ces pathologies, car ceux-ci ont la responsabilité de la première prise en charge et de l'orientation des patients dans le système de soins.
Nicolas About, président, s'est demandé si la nouvelle approche des maladies psychiques ne justifie pas le rétablissement de la spécialité neuropsychiatrique.
Philippe Cléry-Melin est convenu que la scission des deux disciplines, qui date de 1968, apparaît moins légitime aujourd'hui. On observe au contraire une convergence des deux disciplines avec l'apparition progressive d'une « médecine du cerveau », qui réconcilie les deux approches.
En réponse à Alain Vasselle, il a rappelé que la maladie d'Alzheimer est une maladie neuro-dégénérative qui relève à la fois de la gériatrie et de la neurologie, alors que la psychiatrie traite davantage des troubles psycho-comportementaux.
Alain Milon, rapporteur pour l'Opeps, a conclu le débat en annonçant la tenue prochaine de deux tables rondes consacrées aux médicaments prescrits en psychiatrie et à l'organisation des soins.
B. TABLE RONDE DU 17 FÉVRIER 2009
Réunie le mardi 17 février 2009, sous la présidence de Nicolas About, président, la commission a entendu, au cours d'une table ronde consacrée à l'usage du médicament dans le soin psychiatrique , Armelle Desplanques, responsable de l'unité « programmes pilotes » et Nathalie Riolacci, de la Haute Autorité de santé (HAS), Guy Gozlan, psychiatre au centre hospitalier Sainte-Anne et coordinateur du réseau de santé Prépsy, Marie-Odile Krebs, directrice de l'unité Inserm « Physiopathologie des maladies psychiatriques » au centre hospitalier Sainte-Anne, Gérard Massé, psychiatre au centre hospitalier Sainte-Anne, Sophie Ravoire, directeur médical de Lilly France, Gilles Poutout, directeur du pôle Stratégie, Ioana Bianchi et Raphaël Schwob, consultants du centre national de l'expertise hospitalière (CNEH) .
Alain Milon, rapporteur, a rappelé que cette table ronde est la seconde organisée dans le cadre de la préparation du rapport de l'office parlementaire d'évaluation des politiques de santé (Opeps) sur l'état de la psychiatrie en France. Face à la surconsommation de médicaments psychotropes en France, il paraît important de pouvoir préciser la nature exacte des médicaments prescrits, les déterminants des prescriptions, l'état de la recherche et les initiatives prises pour garantir l'observance des traitements.
Raphaël Schwob, consultant du CNEH, a rappelé le bilan dressé par un précédent rapport de l'Opeps consacré au bon usage des médicaments psychotropes et établi en 2006. Il en ressort que la consommation des médicaments psychotropes est en moyenne deux fois plus élevée en France que dans les autres pays européens avec une exposition particulière des personnes âgées. Néanmoins, on ne dispose pas de données fiables permettant de documenter l'évolution des consommations dans la population française : leur niveau élevé paraît sans lien avec la prévalence des troubles psychiatriques avérés et 80 % des psychotropes sont prescrits en médecine générale. On constate également que les recommandations de bonne pratique concernant la durée des prescriptions de médicaments ainsi que les indications des traitements sont peu respectées.
L'efficacité très limitée de l'action des pouvoirs publics en la matière s'explique, entre autres, par la faible coordination entre les différents acteurs du système de soins et par la quasi-absence d'évaluation de l'impact des mesures et recommandations prises en la matière. Or, il existe des alternatives thérapeutiques au traitement par psychotropes, que ce soit des psychothérapies, des prescriptions homéopathiques ou phytothérapiques ou le respect de règles d'hygiène de vie dont l'efficacité est réelle, notamment pour les troubles du sommeil. En outre, une meilleure information des prescripteurs, en matière de prévention de la dépendance aux médicaments psychotropes et de sevrage, est nécessaire pour limiter la surconsommation de ces médicaments.
Toutes ces questions ont donné lieu à l'établissement de recommandations par l'Opeps en 2006, qui n'ont pour l'heure guère été suivies d'effet.
Gérard Massé, psychiatre au centre hospitalier Sainte-Anne, a souligné le paradoxe selon lequel des patients nécessitant des soins n'en ont pas alors qu'on constate la surconsommation de médicaments psychotropes par des personnes qui n'en ont pas besoin.
De nombreux progrès ont néanmoins été accomplis ces dernières années grâce à une plus grande acceptabilité de médicaments qui ont transformé la prise en charge de la maladie mentale. On estime cependant que 35 % à 40 % de la population européenne relèvent des soins psychiatriques, parfois au titre de maladies mentales avérées mais surtout pour surmonter des épisodes « de crise » dont le nombre augmente depuis quelques années. Malgré l'évolution du soin psychiatrique permise par cette acceptabilité nouvelle des médicaments, celui-ci souffre de l'image négative que véhiculent les psychotropes, accusés, par certaines sectes et une fraction de l'opinion publique, de créer la maladie au lieu de la guérir.
L'un des problèmes essentiels est celui de définir la frontière entre l'action du généraliste et celle du psychiatre. La formation psychiatrique des non-spécialistes est faible et, si ce n'est peut-être les gériatres, ils n'ont pas élaboré de capacités de dialogue avec les psychiatres. Il faut donc favoriser la formation initiale et continue des généralistes en matière de psychiatrie.
Comme pour de nombreuses spécialités, c'est moins le nombre de médecins que leur répartition qui pose un problème. On compte à l'heure actuelle environ 12 500 psychiatres en France et ils ne seront plus que 8 500 à l'horizon 2015-2020. Ce chiffre restera supérieur à l'effectif constaté au Royaume-Uni ou à l'Allemagne de 6 000 psychiatres. La difficulté est que 3 500 des 6 500 psychiatres libéraux exercent en Ile-de-France. Il y a donc de véritables « zones blanches » en matière de psychiatrie qui doivent être corrigées par la mise en oeuvre d'une obligation de service public et la pratique du « zoning » telle qu'elle s'exerce dans la plupart des pays occidentaux.
Il faut également aboutir à une définition stable de la profession de psychothérapeute. Le fait que seuls les médecins puissent prescrire des médicaments remboursés est de moins en moins compris par la population.
On observe, au sein de la société, une véritable prise de conscience des enjeux liés à la psychiatrie, favorisée par la publication régulière de rapports sur la question. Les conclusions de la commission Couty, particulièrement sur les groupements locaux de coopération pour la santé mentale, méritent d'être étudiées.
Gilbert Barbier a demandé si l'on constate une moindre prévalence des troubles psychiatriques dans les zones où aucun psychiatre n'exerce.
Gérard Massé a indiqué qu'en l'absence d'évaluation, il est impossible de connaître exactement la situation mais qu'il a la faiblesse de penser que la population n'ayant pas accès à un médecin psychiatre est moins bien soignée.
A Gilbert Barbier , qui souhaitait savoir comment stabiliser la définition de la profession de psychothérapeute, Gérard Massé a répondu qu'il conviendrait de soumettre l'exercice de cette profession à l'obtention d'un diplôme. La France forme à l'heure actuelle 30 000 psychologues par an qui n'ont que de rares débouchés professionnels.
Gilbert Barbier s'est interrogé sur l'évolution des remboursements des frais de soins psychiatriques.
Gérard Massé a souligné que les remboursements devraient être amenés à augmenter, sans doute de manière importante, et que, dès lors, des choix s'imposeront en matière d'organisation des soins et de pratiques thérapeutiques.
Gilbert Barbier s'est enquis du mode de prescription des médicaments psychotropes et du bien-fondé du monopole des médecins en la matière.
Gérard Massé a répondu que, la prescription étant liée à une capacité de diagnostic, elle doit rester de la compétence des médecins.
Gilbert Barbier s'étant inquiété de la diversité des écoles de psychiatrie et de leurs querelles, Gérard Massé a estimé qu'il s'agit là d'un débat dépassé puisqu'il est désormais possible de codifier et donc d'établir des protocoles de soins à partir de psychothérapies d'origines diverses.
Anne-Marie Payet a souhaité connaître le rôle de l'alcoolisme dans le déclenchement des maladies mentales et savoir comment la psychiatrie traite de la question des addictions.
Gérard Massé a insisté sur la nécessité de revoir le problème de l'alcoologie en France. Il est indispensable de concevoir cette discipline dans sa spécificité, à côté de la psychiatrie, en raison de l'importance de la comorbidité. La question des addictions dépasse d'ailleurs le seul problème de l'alcool et se développe tout récemment dans le domaine du jeu pathologique. Le problème est que les patients potentiels, notamment les jeunes, répugnent à être inclus dans des soins de type psychiatrique.
Puis Guy Gozlan, membre du Haut Conseil de la santé publique, a présenté les caractéristiques de la population française en matière d'accès aux soins en santé mentale. Les catégories de population les plus exposées sont les plus jeunes et les plus âgées. Elles disposent de peu d'informations sur l'accès aux soins et ont tendance à méconnaître les troubles, d'autant que ceux-ci peuvent demeurer longtemps compatibles avec un mode de vie en communauté. L'offre de soins est particulièrement morcelée en France et il existe de nombreux obstacles à la prise en charge, parmi lesquels figurent le caractère plutôt réactif que préventif du système de soins, avec une tendance à la banalisation du premier épisode de crise, et l'absence de coordination et de suivi. Les inégalités sociales se reflètent également dans le domaine de la santé mentale et viennent aggraver les maladies. Le système de soins est par ailleurs engorgé et on estime que ce phénomène prive un tiers des schizophrènes, la moitié des patients atteints de dépression et les trois quarts des personnes souffrant d'abus d'alcool d'avoir accès à un traitement ou à des soins simples et abordables.
La mauvaise image de la psychiatrie explique que les familles soient réticentes à y avoir recours malgré l'importance des comorbidités. Cette absence de soins a des conséquences négatives en matière de développement psycho-social et de prescription de traitements inadéquats, qui entraînent une diminution de la réponse au traitement adapté et une augmentation du risque de rechute.
Il a ensuite rappelé les missions du Haut Conseil de la santé publique en matière de santé mentale ainsi que les objectifs inscrits dans la loi de santé publique concernant les toxicomanies, le lien entre psychoses chroniques et précarité, les troubles bipolaires, dépressifs et névrotiques et le suicide. Sur tous ces sujets, l'évaluation faite fin 2007 a montré qu'aucun des objectifs n'a été atteint. Dès lors, de nouveaux objectifs devraient être définis dans une prochaine loi de santé publique, portant sur le repérage précoce de la souffrance et du trouble psychique chez l'enfant et l'adolescent, l'amélioration de l'accès aux soins et la réduction des facteurs de risques, l'amélioration du repérage et de la prise en charge des troubles psychiques associés à une pathologie somatique et, enfin, le développement de l'éducation thérapeutique des patients. Or, sur tous ces sujets, des obstacles demeurent, tenant notamment au financement des mesures à mettre en oeuvre.
Nicolas About, président, a souhaité savoir quelles sont les maladies psychiatriques émergentes dont le Haut Conseil de la santé publique souhaite améliorer la détection chez les enfants et adolescents.
Guy Gozlan a précisé qu'il s'agit des troubles envahissants du développement comme l'autisme, et des prémices de maladies se caractérisant par des troubles de l'humeur de type maniaco-dépressif ou schizophrénie.
René Teulade a noté le nombre particulièrement élevé des Français souffrant de troubles névrotiques ou anxieux. Ce phénomène est-il lié à l'allongement de la durée de vie ?
Guy Gozlan a regretté qu'en l'absence de données fiables, il soit impossible de mesurer la corrélation entre allongement de la durée de vie et augmentation des troubles psychiatriques.
René Teulade a insisté sur les conséquences potentielles de plusieurs évolutions sociales, et notamment l'éclatement des familles, la coexistence d'un nombre élevé de générations désormais et l'âge plus tardif à la naissance du premier enfant.
Guy Gozlan a confirmé que l'assistance des plus âgés aux plus jeunes est un moyen efficace de prévention des maladies mentales et de soutien en cas de troubles avérés. En matière de toxicomanie, le rôle préventif de la famille est également essentiel.
Gérard Massé a signalé qu'on assiste à un déplacement des pathologies névrotiques vers les personnes les plus âgées, ce qui est d'autant plus inquiétant que la prise en charge psychiatrique est de plus en plus mal organisée après soixante-cinq ans.
A Gilbert Barbier , qui souhaitait savoir si l'objectif de lutte contre la toxicomanie dans la loi de santé publique concerne uniquement les substances illicites, Guy Gozlan a indiqué que les substances addictives en cause ne couvrent que les opiacés.
Gilbert Barbier ayant demandé si la prescription permanente de Subutex doit être considérée comme un problème, Guy Gozlan a insisté sur le rôle utile de ce produit en matière de prévention du risque, tout en faisant observer que la question du sevrage est complexe car on ignore dans quelle mesure il est possible.
Nicolas About, président, a souligné que lors de ses rencontres avec des psychiatres exerçant en prison, il a constaté deux approches radicalement opposées : certains médecins estiment que l'incarcération offre l'occasion d'un sevrage, d'autres estiment qu'elle constitue une opportunité pour mettre en place un traitement de substitution. L'élaboration de référentiels paraît nécessaire sur ce point.
Guy Gozlan a répondu que les deux approches, sevrage et substitution, peuvent être erronées selon le cas d'espèce et qu'il s'agit de déterminer le meilleur traitement adapté à chaque personne. Il existe de nombreux référentiels élaborés par la Haute Autorité de santé (HAS) mais il appartient aux médecins de les consulter.
Puis Armelle Desplanques, responsable de l'unité « programmes pilotes » de la HAS, a présenté les travaux du groupe créé par la HAS pour améliorer la prescription de psychotropes chez le sujet âgé. Ce groupe tend à mettre en place la plus grande concertation possible et implique plus de cent personnes liées à différentes institutions et sociétés savantes.
On observe que l'avancée en âge s'accompagne de l'augmentation de la consommation de médicaments psychotropes. Cette situation est d'autant plus inquiétante que l'effet délétère des neuroleptiques est désormais avéré et que cette information est insuffisamment connue des médecins et des patients.
Le groupe de travail a essayé de dégager les déterminants des prescriptions à partir de cas concrets de psychotropes délivrés aux personnes âgées par les médecins généralistes. Son important travail d'étude et de coordination a déjà abouti à l'élaboration d'une liste d'usage des médicaments psychotropes et à l'établissement du bilan suivant : quatre millions de personnes âgées prennent des psychotropes, soit 40 % des plus de soixante-cinq ans, 15 % d'entre elles ayant des prescriptions de trois médicaments ou plus. En contradiction avec les référentiels qui ne prévoient la prescription de psychotropes que pour une période courte en cas de crise, on remarque que toutes les prescriptions sont chroniques et augmentent avec l'âge. Ainsi, plus de 50 % des personnes âgées de quatre-vingt-cinq ans et au-delà prennent des psychotropes.
Dans de nombreux cas, les médicaments ne sont pas adaptés à la situation : 85 % des troubles du sommeil dont souffrent les personnes âgées ne sont pas en réalité des insomnies mais sont néanmoins traités comme telles.
Le groupe de travail s'est engagé à mener une évaluation des pratiques sur les deux prochaines années et à communiquer les résultats obtenus. Une partie d'entre eux est déjà disponible sur l'internet.
Gilbert Barbier ayant demandé s'il ne serait pas préférable de prescrire des traitements alternatifs plutôt que des psychotropes, Armelle Desplanques a indiqué que cette piste est effectivement à explorer. Ceci étant, le groupe de travail se donne à l'heure actuelle pour but d'améliorer les prescriptions mais n'a pas vocation à approfondir la question du traitement alternatif.
Puis Marie-Odile Krebs, directrice de l'unité Inserm « Physiopathologie des maladies psychiatriques » au centre hospitalier Sainte-Anne, a dressé les perspectives en matière de recherche de nouvelles thérapeutiques. Les maladies mentales sont particulièrement difficiles à soigner étant donné leur caractère chronique, récidivant et invalidant. Elles sont néanmoins évolutives, susceptibles de rémission et influencées par l'âge et l'environnement. Face aux maladies, les médicaments restent plus ou moins tolérés, en particulier aux âges extrêmes, et suscitent des réticences de la part des patients. A l'heure actuelle, il existe des médicaments « systémiques », des médicaments qui soignent les symptômes, mais pas de médicaments étiologiques capables de guérir.
La recherche se donne pour objectif de trouver des médicaments efficaces à tous les âges, faciles à prendre, agissant rapidement et, si possible, étiologiques. Plusieurs questions se posent, notamment celle de l'élaboration de différentes spécificités de médicaments selon le public auquel ils sont destinés ou selon leur méthode d'action.
Afin de trouver de nouveaux médicaments, il est nécessaire de développer des modèles à partir de l'expertise clinique car la recherche en laboratoire n'a donné jusqu'à présent que peu de résultats. Il importe de sortir du « tout moléculaire » et du « tout génétique » en adoptant de nouvelles formes de raisonnement.
Il existe plusieurs formes de thérapies non pharmacologiques, notamment les thérapeutiques de stimulation et les thérapeutiques cognitives.
D'autres pistes sont également à explorer dans le cadre d'une prise en charge globale incluant la nutrition, l'âge et l'éducation à la santé. Il est nécessaire d'élaborer de véritables stratégies thérapeutiques. Toutes ces avancées reposent sur la possibilité d'obtenir des financements tant la recherche en psychiatrie est coûteuse et nécessite, pour pouvoir fonder ses analyses, l'existence de cohortes longues.
L'élaboration de modèles et de référentiels est importante. On ne peut non plus se passer d'une évaluation systématique des nouvelles thérapeutiques. Une démarche physiopathologique globale, renouvelée et intégrée est nécessaire pour trouver des pistes de recherche et aboutir à une vraie compréhension des maladies. Il faut également approfondir la connaissance des spécificités des populations, notamment liées à l'âge.
Enfin, Sophie Ravoire, directeur médical de Lilly France, a présenté le point de vue de l'industrie pharmaceutique sur le médicament psychotrope. Comme l'a indiqué le professeur Krebs, les recherches dans ce domaine sont particulièrement difficiles. Notamment, on ne peut véritablement associer un médicament au traitement d'une maladie.
On parle beaucoup de la surconsommation française en matière de psychotropes. Or, il est intéressant de constater qu'après une augmentation très importante au cours des années quatre-vingt et quatre-vingt-dix, celle-ci ne progresse en fait que lentement depuis le milieu des années deux mille. La prise de conscience des éventuels risques liés aux médicaments comme les antidépresseurs est réelle et a sans doute joué un rôle dans ce ralentissement. Il serait intéressant que les pouvoirs publics développent des campagnes d'information sur le thème du bon usage du médicament psychotrope car ceci pourrait permettre de limiter les prescriptions abusives et de rendre plus efficaces les prescriptions nécessaires.
Concernant les axes de recherche de l'industrie médicale, elle a indiqué que malgré le nombre d'antidépresseurs actuellement sur le marché, 30 % des malades ne répondent pas aux traitements. L'industrie cherche donc à développer des médicaments nouveaux et plus rapides dans leurs effets. En matière de traitement de la schizophrénie, l'attention de l'industrie se concentre notamment sur la possibilité de prévenir les rechutes et récidives. Les médicaments permettant de traiter les troubles du sommeil caractérisés sont à l'heure actuelle trop souvent susceptibles d'entraîner des dépendances, ce qui doit être corrigé. Un important chantier est celui de la maladie d'Alzheimer pour lequel il paraît difficile de trouver un traitement étiologique. L'industrie est néanmoins mobilisée pour tenter d'apporter une solution aux malades et à leur famille. Il est intéressant de noter que des axes de recherche pharmacologique sont actuellement en développement pour prendre en charge de nouveaux types de troubles comme les conduites addictives.
Il est, à son sens, inquiétant que la recherche française soit si mal classée en termes d'innovation étant donné le rôle structurant de l'industrie pharmaceutique dans l'organisation des traitements. Sur certains sujets, comme les troubles atteignant les personnes âgées, la grande difficulté à faire des essais cliniques ralentit la recherche.
L'industrie pharmaceutique est prête à s'investir sur la question de l'observance mais se trouve pratiquement dans l'impossibilité juridique de le faire. Cette situation se traduit par une perte pour le patient et donc pour la santé publique.
II. PRÉSENTATION DE L'ÉTUDE
Réuni à l'Assemblée nationale le mercredi 9 avril 2009, sous la présidence de Nicolas About, sénateur , vice-président , l'office parlementaire d'évaluation des politiques de santé a tout d'abord entendu la présentation de l'étude scientifique conduite par le centre national de l'expertise hospitalière (CNEH).
Gilles Poutout, directeur délégué du centre national de l'expertise hospitalière (CNEH), a fait valoir que l'on parle aujourd'hui plus de santé mentale que de psychiatrie au niveau international. L'organisation mondiale de la santé (OMS) a choisi cette terminologie dans un rapport de 2001 qui fait de la psychiatrie un sous-ensemble de la santé mentale afin de privilégier les alternatives à l'enfermement et les soins de premier recours. Un livre vert de l'Union européenne a indiqué, en 2005, que la première cause de morbidité en Europe en 2020 serait la dépression. Le plan psychiatrie et santé mentale 2005-2008 a pris en compte ces rapports et cherché à décloisonner les soins. D'autres plans se combinent avec ce plan, notamment sur la maladie d'Alzheimer et sur l'autisme.
Pour ce qui concerne la prévalence des troubles psychiatriques en France, la schizophrénie toucherait 635 000 personnes, ce qui placerait le pays dans la moyenne, le Canada étant le pays le moins atteint et la Finlande le plus touché. 26 000 jeunes de quinze à vingt-cinq ans seraient concernés. On estime à 3 000 le nombre de suicides de schizophrènes par an et un tiers des malades sont placés en institution. La dépression affecterait cinq millions de personnes et serait la première cause de suicide, soit six mille à sept mille cas par an. On estime à 44 % le nombre de dépressifs qui n'ont pas accès aux soins. Les troubles bipolaires toucheraient 750 000 personnes, avec des conséquences en matière de désocialisation et d'abus de substance. Enfin, 6 % des personnes auraient été victimes d'un épisode de troubles anxieux. L'abus d'alcool - la France est au troisième rang mondial pour la consommation, derrière le Luxembourg et l'Islande - est particulièrement préoccupant, surtout chez les jeunes, la consommation de drogues étant relativement stable - une centaine de morts par an - tout en se « démocratisant ».
S'agissant des populations les plus fragiles, on compte 650 000 handicapés mentaux en France, dont près de 10 % sont pris en charge à temps plein. La démence touche 860 000 personnes et pourrait en concerner 2,1 millions en 2040 avec l'allongement de la vie. Au-delà de l'âge de quatre-vingt-cinq ans, 15 % de la population seraient touchés par la maladie d'Alzheimer. Les adolescents sont une population particulièrement à risque : on constate parmi eux 40 000 tentatives de suicides par an et une prévalence plus forte des troubles du comportement alimentaire. Par ailleurs, on dénombre 350 000 à 600 000 autistes - trois ou quatre garçons pour une fille - tandis que 25 % des détenus présenteraient des troubles mentaux et 80 % auraient souffert d'un trouble psychiatrique pendant leur détention. Enfin, il ne faut pas négliger les nombreuses pathologies émergentes, dont les cyberaddictions, et rappeler que 8 % de la population française a fait une tentative de suicide au cours de sa vie.
Du côté de l'offre de soins, il existe 817 secteurs en psychiatrie générale publique en 2003, et un peu moins de 130 000 lits et places dont la majorité se trouve dans le secteur public. Ils prennent en charge 1,2 million de personnes par an. On relève que 25 % des lits sont occupés par des patients dont le séjour est supérieur à un an. On compte près de 2 000 centres médico-psychologiques en France ; pivots de la prise en charge, ils sont toutefois très inégaux en moyens et en accessibilité. Le secteur privé, composé de 160 cliniques, assure le suivi des pathologies moins lourdes. Au total, près de 80 % des patients sont pris en charge en soins ambulatoires.
Il y a près de 14 000 psychiatres en France dont un peu moins de la moitié exerce à titre libéral. Leur répartition territoriale est très inégale : elle va de 1,8 psychiatre pour 100 000 habitants dans le Pas-de-Calais à 59 pour 100 000 à Paris. L'articulation avec les médecins généralistes est mal assurée : 50 % seulement des prescriptions en psychiatrie faites par les médecins généralistes sont estimées être adaptées aux besoins ; ce sont pourtant eux qui, souvent, jouissent plus spontanément de la confiance des patients en matière de soins psychiatriques.
En termes de coût des pathologies mentales, la dépression occuperait, selon l'OMS, la troisième place au monde en nombre d'années de vie perdues, avant l'alcool et la maladie d'Alzheimer ; toutes ces maladies se placent, de ce point de vue, avant le cancer du poumon mais 30 % à 40 % des patients ne sont pas diagnostiqués.
Le coût direct médical des pathologies est d'au moins 26 milliards d'euros et on estime que ce chiffre représente 36 % des dépenses totales liées à la maladie mentale ; 15 milliards d'euros sont consacrés chaque année au financement des soins psychiatriques.
Il est particulièrement difficile d'évaluer le coût des soins psychiatriques car l'idée d'une tarification à l'activité psychiatrique a été abandonnée. On envisage désormais d'adopter une validation des activités en psychiatrie.
S'agissant de l'usage des médicaments psychotropes, le phénomène, très français, de surconsommation a été étudié dans un rapport récent de l'Opeps qui a dénoncé le morcellement de l'action des acteurs publics en ce domaine. La recherche est également très dispersée et se fait essentiellement en CHU.
En conclusion, Gilles Poutout a souligné l'intérêt de plusieurs propositions du rapport remis par Edouard Couty à la ministre de la santé et a présenté douze propositions tendant à favoriser le diagnostic précoce et l'information sur la base de données épidémiologiques validées, à mobiliser les acteurs, notamment par la nomination d'un délégué interministériel et la tenue d'états généraux, et à améliorer la formation en matière de psychiatrie.
Alain Milon, sénateur, rapporteur , a considéré que le rapport, essentiellement descriptif, permettait de réduire l'ampleur des incertitudes dans un domaine où les enjeux financiers sont considérables. Il a souhaité connaître les conséquences de la suppression des infirmiers en psychiatrie sur la qualité des soins dispensés et l'importance que peut avoir le développement des réseaux pour la prise en charge des patients. Il a demandé aux experts leur opinion sur les préconisations du rapport d'Edouard Couty. Il s'est interrogé sur l'absence de campagne d'information conduite par l'institut national de prévention et d'éducation pour la santé (Inpes) en matière de santé mentale depuis celle, contestée, de 2007 sur la dépression. Il s'est enfin enquis des moyens d'assurer une meilleure coordination entre médecins généralistes et psychiatres.
Guy Gozlan, psychiatre à l'hôpital Sainte-Anne et responsable du réseau Prépsy, a fait valoir que les patients ne semblent pas être moins bien soignés depuis qu'ils le sont par des infirmiers ayant reçu une formation généraliste qui permet la prise en charge des comorbidités et des pathologies associées aux troubles mentaux. Il est néanmoins important d'assurer la transmission du corpus de savoir spécialisé concernant les soins infirmiers en psychiatrie, sans doute après le tronc commun d'enseignement.
Concernant la campagne d'information organisée par l'Inpes sur la dépression chez l'adulte, la contestation est moins venue des spécialistes que de différents groupes d'influence. Il est regrettable que leur action ait pu freiner le développement de l'information du public en matière de psychiatrie.
Les médecins généralistes effectuent la moitié des diagnostics des troubles psychiatriques. Mais il ne s'agit que de la partie émergée de l'iceberg : sur dix cas de dépression, on estime que seuls deux seront identifiés puis traités de manière efficace. Il est important de procéder à une déstigmatisation des troubles psychiatriques afin de favoriser l'accès au traitement. On pourra dès lors espérer que des traitements avec des hospitalisations de courte durée pourront être mis en place, puis un suivi organisé qui ne sera pas nécessairement assuré par un psychiatre.
Gilles Poutout a précisé qu'il paraît nécessaire de compléter la formation des infirmiers diplômés d'Etat par la possibilité d'une spécialisation dans les soins psychiatriques, mais pas de substituer une formation à une autre. La délégation des tâches aux infirmiers doit également être développée.
Le rapport d'Edouard Couty a pour axe central l'intégration de la santé mentale dans la santé publique et le décloisonnement de la psychiatrie et des différents types de soins conformément aux préconisations des organisations internationales et européennes et à l'évolution de la recherche.
Il est particulièrement difficile de savoir combien de réseaux sont actuellement organisés dans le domaine de la psychiatrie. On peut en dénombrer quatre-vingts disséminés sous seize identifications différentes et sans possibilité d'avoir des informations sur de nombreuses régions françaises et sur l'outre-mer. C'est face à cette incertitude que le rapport Couty a préconisé d'imposer la création de groupements locaux pour la santé mentale. De nombreuses critiques ont été adressées à cette idée mais les contre-propositions manquent de caractère opérationnel.
D'importants réseaux existent déjà en matière de santé mentale, notamment le réseau Prépsy à Paris et le réseau santé mentale Yvelines-Sud, qui pourraient servir d'exemple.
Il est essentiel de continuer à parler des troubles mentaux pour parvenir à la déstigmatisation de la maladie et à l'information des populations. L'exemple du cancer est illustratif puisqu'il a fallu vingt ans pour parvenir à généraliser le dépistage du cancer du sein.
Guy Gozlan a expliqué que le réseau Prépsy dont il a la charge est plus précisément destiné à favoriser le dépistage précoce de la maladie mentale chez les jeunes de quinze à vingt-cinq ans. Il agit comme interface entre l'hôpital, la médecine générale et l'ensemble des acteurs, y compris les familles et l'éducation nationale. Il faut savoir que le système est extrêmement complexe et qu'il est très difficile de trouver rapidement la personne susceptible de prendre en charge le traitement d'un trouble psychiatrique chez un jeune. Prépsy a pour mission de recenser et d'orienter les malades et leurs proches dans une offre de soins qui est particulièrement dispersée. Il est regrettable que ce type de réseau n'existe pas sur l'ensemble du territoire.
D'une façon générale, les réseaux peuvent constituer une réponse, partielle, à la désertification médicale ou au problème d'implantation des centres experts.
Gilbert Barbier, sénateur, a regretté qu'une place plus importante n'ait pas été faite dans l'étude scientifique à la gérontopsychiatrie. Il a souhaité savoir comment peut être évalué le rôle des psychothérapeutes, notamment leur impact en matière de santé publique et en matière économique, et connaître les réflexions en cours sur les « ordonnances vertes » connues dans certains pays.
Philippe Cléry-Melin, membre du conseil d'experts de l'Opeps , a insisté sur le rôle des infirmiers en psychiatrie, qui sont porteurs d'un savoir-faire technique qui n'a pas trouvé de relais dans la formation des infirmiers diplômés d'Etat. Par ailleurs, les infirmiers en psychiatrie n'ont pas de reconnaissance à l'heure actuelle au niveau européen. L'absence de formation ne suscite pas de vocation chez les jeunes infirmiers pour les postes en hôpitaux et en cliniques psychiatriques, où la charge de travail est importante et moins valorisée que les actes techniques nécessaires au sein d'autres services. Une spécialisation dans le cursus de formation aurait en plus l'intérêt, par le jeu des passerelles, de faciliter la reconversion de personnels qui ne restent plus infirmiers tout au long de leur vie professionnelle, et d'ouvrir leur formation aux sciences humaines.
Il est impératif de développer l'information en matière de troubles mentaux. L'inscription de la santé mentale comme grande cause nationale pour 2010 a été demandée au Président de la République. Il est à noter que, malgré les critiques dont elle a fait l'objet, la campagne de l'Inpes sur la dépression chez l'adulte était bien faite.
Le rapport Couty, en proposant la création de groupements locaux pour la santé mentale, adopte une démarche descendante peu adaptée à l'organisation des soins, et ce d'autant plus que l'existence des réseaux prouve que les professionnels sont volontaires pour s'organiser et adopter une démarche ascendante susceptible d'améliorer sur le terrain la prise en charge psychiatrique.
La gérontopsychiatrie n'a pas été traitée par le rapport alors qu'elle se développe à l'heure actuelle en tant que discipline nouvelle qui n'intègre pas seulement une dimension psychiatrique, mais plusieurs formes de soins.
Il est dommage que le rapport n'aborde pas le handicap psychique qui se distingue du handicap mental, car il n'est pas fixé, et demande un suivi et une prise en charge sanitaires continus. La France est particulièrement en retard en matière de réhabilitation psychosociale et socioprofessionnelle des personnes atteintes de ce handicap. Un problème particulier est celui des personnes handicapées à la charge de leurs parents lorsque ceux-ci vieillissent ou ne peuvent plus assumer leur rôle.
Nicolas About, sénateur, président, a souhaité connaître les conséquences de l'absence de prise en charge de la dépression chez de nombreux malades.
Guy Gozlan a précisé que toutes les formes de dépression ne relèvent pas de la médecine, mais seulement les dépressions sévères qui nécessitent diagnostic, traitement et suivi. Le problème est moins la dépression en elle-même que le fait qu'elle peut être le symptôme d'une pathologie plus profonde du type schizophrénie ou trouble bipolaire. Les comorbidités sont également particulièrement importantes puisqu'elles comprennent le suicide et la surconsommation de médicaments ou de substances addictives.
Gilles Poutout a déclaré que la gérontopsychiatrie relève principalement de la prévention. Il existe d'ailleurs des réseaux organisés sur ce sujet.
Il est particulièrement difficile d'évaluer l'impact des psychothérapies. On sait qu'elles se substituent à des pratiques médicamenteuses mais le cadre de leur action demeure flou et n'est pas remboursé par l'assurance maladie. Il y a déjà eu de nombreux débats sur cette question et il est important que les études ouvrant droit au titre de psychothérapeute répondent à des normes.
Nicolas About, sénateur, président, a indiqué que, dans le cadre de la discussion du projet de loi réforme de l'hôpital et relatif aux patients, à la santé et aux territoires, il faudra revenir sur la durée des formations des psychothérapeutes.
Guy Gozlan a souligné qu'il n'existe à l'heure actuelle aucun modèle de prise en charge efficace pour les maladies chroniques et qu'il est nécessaire de repenser ceux qui existent mais proviennent d'autres disciplines médicales.
Il faut replacer la psychothérapie dans le cadre de la hiérarchisation des recours aux soins. Dès lors, la psychothérapie est l'une des possibilités de traitement dans un éventail de soins. On sait que l'association de la psychothérapie et d'un traitement médicamenteux est plus efficace que la seule prise de médicaments. Il est en revanche difficile de mesurer l'impact thérapeutique d'une simple psychothérapie.
Concernant les ordonnances dites « vertes », comprenant notamment des médicaments homéopathiques ou phytothérapiques, celles-ci peuvent avoir un rôle en matière de prévention mais n'ont pas de résultat probant quand il s'agit de maladies graves.
Maryvonne Blondin, sénatrice , s'est interrogée sur l'avenir des unités de soins de longue durée (USLD). Par ailleurs, le discours du Président de la République du 2 décembre 2008 à Antony est apparu comme une réaction face à des drames qui ont choqué l'opinion publique. Certains professionnels l'ont ressenti comme un retour aux pratiques asilaires et à l'enfermement. On peut craindre que les hôpitaux ne deviennent des prisons. Néanmoins, il existe des malades dangereux - trois pour huit cents patients dans un établissement de son département - et ceux-ci nécessitent des moyens particulièrement importants en matière de locaux et de prise en charge.
Philippe Cléry-Melin a signalé que le décret destiné à réglementer l'usage du titre de psychothérapeute n'est pas encore paru. La psychothérapie est une part nécessaire des soins en santé mentale et l'université assure chaque année la formation de praticiens nombreux. On estime qu'il y a environ 35 000 personnes qui ne sont ni psychiatres, ni psychologues, mais ont reçu une formation dans des écoles de psychothérapie plus ou moins bien identifiées. C'est pour eux que se pose le problème de reconnaissance.
Nicolas About, sénateur, président, a indiqué que, chez les psychothérapeutes, l'auto-proclamation des compétences est fréquente.
Philippe Cléry-Melin a précisé que la gérontopsychiatrie ne peut pas être réduite uniquement à la question de la prévention. Trois grands types de population sont touchés : les malades chroniques vieillissants que l'âge rend encore plus fragiles et sujets à la dépression, les personnes saines mais âgées victimes d'une décompensation et les personnes atteintes de troubles psychocomportementaux dans le cadre de maladies neurodégénératives.
Gilles Poutout a estimé qu'une évolution est nécessaire même si elle doit être progressive pour les USLD. Concernant les malades dangereux, il ne faut pas que l'arbre cache la forêt et les schizophrènes, par exemple, subissent plus de violences qu'ils n'en créent.
Le plus important, pour faire progresser la prise en charge psychiatrique en France, est de travailler sur des pistes concrètes et donc opérationnelles.
III. PRÉSENTATION DU RAPPORT
L'office a ensuite entendu la présentation du rapport d' Alain Milon, rapporteur , sur la prise en charge psychiatrique en France .
Alain Milon, sénateur, rapporteur , a indiqué que l'étude scientifique, malgré quelques défauts, présente une double qualité. D'une part, elle fait ressortir l'ampleur des incertitudes en matière de santé mentale : on ignore le nombre exact de malades et les frontières même des différentes pathologies et des troubles psychiatriques sont un objet de débat. D'autre part, elle met en évidence le coût croissant de la maladie mentale en termes de finances sociales mais également, et peut-être surtout, son coût humain. On constate également que, si le diagnostic des dysfonctionnements a été établi depuis longtemps par les pouvoirs publics, aucune réforme d'ampleur de l'offre de soins psychiatriques n'a été conduite en France depuis la circulaire du 15 mars 1960 qui a créé le secteur psychiatrique comme mode d'organisation territoriale.
La santé mentale devrait être une priorité de la santé publique. Pourtant la psychiatrie, qui devrait être le pivot de la politique de santé mentale, est incapable d'assurer la prise en charge des patients en raison de la faiblesse des politiques de prévention et d'information, du caractère tardif de la détection compromettant la mise en oeuvre de soins efficaces, de l'insuffisance des moyens hospitaliers et de leur mauvaise articulation avec les soins de ville et parce que les traitements actuels agissent plus sur les symptômes que sur leurs causes. La psychiatrie ne peut actuellement faire face aux besoins de soins de la population. Il s'agit donc de déterminer si elle pourrait répondre aux besoins et à quelles conditions.
Il faut d'abord mettre fin à un double abandon : celui des malades et celui des soignants. Cela suppose de réintégrer la psychiatrie dans le mouvement général de la médecine, qui fait du malade un acteur des soins, et de favoriser les éléments les plus dynamiques de la recherche en psychiatrie. Ceci implique de déstigmatiser la maladie mentale et de relancer les politiques d'information du grand public de l'Inpes, interrompues depuis 2007.
Le pendant de l'information du grand public est l'information des médecins, c'est-à-dire leur formation initiale et continue. Plutôt que d'accéder directement à un psychiatre, les malades ou leur entourage se tournent vers le médecin généraliste. Or les médecins généralistes ne sont pas suffisamment formés à la détection des troubles psychiatriques.
L'action en faveur de l'accompagnement est indissociable de celle en faveur de l'information. Comme l'indique le rapport du CNEH, on a supprimé en France, entre 1985 et 2005, près de trente mille lits et places en psychiatrie afin de permettre aux malades de conserver autant que possible une vie sociale. Mais ce faisant, on a transféré la charge de l'accompagnement des structures hospitalières vers les proches. Or peu de moyens sont mis à la disposition des proches pour les aider dans leur tâche.
La solution passe par le développement de l'exercice groupé et des coordinations entre professionnels de santé. L'exemple des cabinets infirmiers qui, tous les jours, se rendent chez les malades atteints de troubles et prennent le temps de s'assurer qu'ils suivent leur traitement est à développer car la rencontre quotidienne, ou au moins régulière, permet le maintien du lien social, prévient l'isolement voire l'enfermement et offre l'occasion de rappeler au malade pourquoi il doit se soigner.
Pour permettre le développement de tels services de soins, il faut créer, après le diplôme d'infirmier, une spécialisation de niveau master pour former des infirmiers en psychiatrie. En effet la suppression du diplôme d'infirmier en psychiatrie a entraîné une perte de savoir-faire qui pénalise les soins. De plus, il faut permettre aux titulaires du diplôme d'infirmier en psychiatrie qui n'ont pas suivi le tronc commun de s'établir dans des cabinets d'exercice libéraux pour la pratique des soins d'accompagnement psychiatrique.
Plus largement, il est nécessaire de favoriser le développement des réseaux de soins consacrés à la prise en charge d'une pathologie ou centrés sur un territoire. Ces réseaux ont le mérite de faire travailler en commun la médecine de ville et les structures hospitalières, voire d'inclure une dimension de suivi social. Enfin, les coopérations doivent être encouragées pour trouver de nouveaux protocoles de soins incluant des délégations de tâches entre médecins, psychothérapeutes cliniciens et infirmiers.
L'évolution de la démographie en matière de médecins psychiatres est moins défavorable qu'on pouvait le craindre mais, comme pour les autres professions médicales, la difficulté est de veiller à la bonne répartition territoriale des spécialistes.
Le rapport Couty, remis à la ministre de la santé en janvier, préconise de rénover le secteur psychiatrique en créant des groupements locaux pour la santé mentale qui réunissent l'ensemble des acteurs, publics, privés, médicaux et sociaux de la santé mentale. Cette proposition inquiète beaucoup les professionnels de la psychiatrie qui y voient une remise en cause de leurs pratiques. Dans un contexte de relations tendues entre les pouvoirs publics et la profession, il semble impossible d'imposer une telle réforme. Une expérimentation dans des départements pilotes pourrait néanmoins être un moyen de mesurer l'intérêt pratique de la réorganisation des soins proposée.
Un effort particulier doit être conduit en faveur des patients les plus fragiles : personnes en situation de grande précarité, populations migrantes et détenus. Les liens entre maladie mentale et travail doivent également être approfondis.
A la nécessité de réformer l'organisation des soins s'ajoute celle de faire progresser les traitements. On constate que les choix thérapeutiques varient fortement d'un médecin à l'autre en fonction de visions différentes des causes de la maladie et de l'expérience du praticien. Toutefois, si les querelles entre écoles de psychiatrie n'ont pas totalement disparu, elles ont tendance à s'atténuer. On peut donc espérer que les fondements empiriques des traitements psychiatriques vont progressivement laisser la place à des pratiques de plus en plus uniformes appuyées sur des connaissances scientifiques. La direction de l'hospitalisation et de l'organisation des soins travaille depuis plusieurs années à un référentiel des soins psychiatriques qui offre la perspective d'arriver un jour à l'élaboration de protocoles de prise en charge des différentes pathologies.
Améliorer les traitements passe aussi par un effort en faveur de la recherche. D'après le CNEH, la France est mal classée, au niveau international, dans le domaine général de la psychiatrie puisqu'elle ne figure pas parmi les cinq premiers pays en nombre d'articles cités. La recherche française est néanmoins en pointe sur certaines pathologies comme l'autisme, pour lequel elle est troisième au niveau mondial, et un certain nombre de chercheurs se consacrent aux problèmes cruciaux de la psychiatrie. On peut donc espérer créer un véritable réseau national en matière de recherche psychiatrique.
Malgré des rapports nombreux, ce n'est qu'avec le plan santé mentale 2005-2008 que l'on a commencé à agir pour améliorer la prise en charge psychiatrique en France. Or il n'est pas acceptable que demeurent les incertitudes sur le nombre de malades, l'absence de prévention et de diagnostic renforcée par l'inégalité dans l'accès aux soins, la variété des traitements et la faiblesse du suivi médical et médico-social. La psychiatrie, si l'on accompagne sa réorganisation territoriale, si l'on forme des infirmiers d'Etat en psychiatrie et si l'on encourage la recherche, peut assurer le rôle de pivot de la politique de santé mentale, partie prenante de la politique de santé publique.
Pour ces motifs, Alain Milon, sénateur, rapporteur, a proposé à l'Opeps l'adoption de quinze recommandations tendant à l'organisation d'états généraux de la santé mentale devant servir de base au dépôt d'un projet de loi au Parlement, à la mise en oeuvre dans le cadre d'expérimentations départementales de groupements locaux pour la santé mentale, à l'instauration d'une spécialisation en soins psychiatriques pour les infirmiers, à la promotion des coopérations entre professionnels et du bon usage des médicaments psychotropes, au développement de la formation initiale et continue des médecins et au soutien à la recherche par la création d'un réseau national.
Gérard Bapt, député , a indiqué partager les préconisations du rapporteur, spécialement en ce qui concerne la possibilité de mettre en oeuvre, à titre expérimental, les groupements locaux pour la santé mentale proposés par le rapport Couty, qui ont fait l'objet de critiques sans doute excessives. Il a estimé important de prévoir la participation des familles et des associations de patients aux états généraux de la santé mentale et s'est déclaré favorable à la mise en place d'un délégué chargé de la santé mentale au niveau des agences régionales de santé (ARS). La formation d'infirmiers spécialisés est particulièrement importante et participe d'une offre de soins efficace au niveau territorial qui doit être renforcée par les coopérations avec l'aide des futures ARS.
La question de l'hospitalisation d'office doit également être traitée. Elle pose notamment d'importants problèmes pour les maires.
Enfin, un suivi de cohortes a déjà été mis en place par les établissements de son département mais cette initiative doit être développée au niveau national.
Gilbert Barbier , sénateur , s'est inquiété du fait que l'expression « santé mentale » ne soit trop englobante et ne recouvre des pathologies très diverses. Une autre expression ne devrait-elle pas être utilisée ?
Maryvonne Blondin, sénatrice , a signalé que les centres médico-psychologiques assurent déjà un accompagnement à domicile des patients et une vérification du suivi des traitements prescrits. Le développement d'une activité d'infirmiers libéraux ne doit donc pas s'y substituer.
Isabelle Durand-Zaleski, membre du conseil d'experts de l'Opeps , a souligné une difficulté à laquelle font face les centres experts : ils doivent permettre un accès plus rapide aux soins spécialisés mais sont obligés, faute de ressources, de se concentrer sur certains types de pathologies. Les généralistes sont confrontés à d'importantes difficultés lorsqu'il s'agit d'orienter des patients vers des psychiatres ; il faut parfois six mois pour obtenir un rendez-vous.
Jacqueline Fraysse, députée , a souligné l'intérêt du travail mené et le besoin de réévaluer et d'adapter les pratiques en matière de prise en charge psychiatrique dans une société en mouvement. Il paraît important, comme le préconise le rapporteur, d'assurer une meilleure formation du personnel soignant et de clarifier le rôle des psychologues et des psychothérapeutes. Certains professionnels se trouvent démunis face à la complexité d'organisation d'un parcours de soins pour un patient atteint de troubles psychiatriques. Les patients eux-mêmes et leur famille sont d'autant plus désarmés.
Il est également important de permettre l'accès aux soins des populations fragiles.
Les centres de santé, qui regroupent des spécialistes en un même lieu, jouent un rôle très important en matière de prise en charge de proximité et leur rôle, en matière de dépistage et d'orientation, doit être développé.
Nicolas About, sénateur, président, a confirmé l'importance du rôle des centres de santé mais a considéré qu'il serait nécessaire d'assurer leur plus grande efficacité en dégageant le plus possible de temps médical. Une évaluation de leur activité s'impose et probablement aussi une amélioration de leur rentabilité.
Alain Milon, sénateur, rapporteur , s'est félicité de ce que ses propositions pour une meilleure prise en charge psychiatrique en France paraissent consensuelles. L'essentiel est de garantir la proximité en matière de prise en charge, comme pour toutes les formes de médecine. Les praticiens, quel que soit leur type d'exercice, doivent travailler ensemble avec comme seul objectif les soins donnés aux patients.
A l'issue du débat, l'Opeps a adopté les conclusions présentées par son rapporteur et a autorisé la publication du présent rapport d'information .
ÉTUDE ET ANNEXES
* 1 Albert Londres, Chez les fous, Albin Michel, 1925, Le serpent à plumes 1997, p. 147.
* 2 Ervin Goffman, La mise en scène de la vie quotidienne : les relations en public, Minuit 1973.
* 3 K. et T. Albernhe, coordination, Organisation des soins en psychiatrie, Elsevier Masson, 2003, p. 154.
* 4 Arrêté du 30 décembre 1968 du ministre de l'éducation nationale et du ministre d'Etat chargé des affaires sociales portant création d'un certificat d'études spéciales en psychiatrie. Cet arrêté met fin à l'existence du diplôme de neuro-psychiatrie créé par l'arrêté du ministre de l'éducation nationale du 30 mars 1949.
Le nouvel enseignement ainsi que la recherche en psychiatrie sont organisés par le décret n° 69-315 du 2 avril 1969 pris en application de l'article 44 la loi n° 68-978 du 12 novembre 1968 relative à l'orientation de l'enseignement supérieur.
* 5 L'intervention du docteur Monica Zilbovicius, responsable de l'unité neuro-imagerie en psychiatrie de l'Inserm, lors de la table ronde organisée par la commission des affaires sociales du Sénat le 28 mai 2008 est de ce point de vue particulièrement éclairante.
* 6 Drees, Etudes et résultats, n° 676, janvier 2009, Les affectations des étudiants en médecine à l'issue des épreuves classantes nationales en 2008 , Mélanie Vanderschelden.
* 7 Pp. 13-15.
* 8 Médiateur de la République, Rapport annuel 2008, p. 59.
* 9 Rapport d'information Sénat n° 487 (2007-2008), Anne-Marie Payet au nom de la commission des affaires sociales, Les addictions : mieux les comprendre pour mieux les combattre, p. 22
* 10 P. 29.
* 11 Table ronde organisée le 17 février 2009 par l'Opeps et la commission des affaires sociales du Sénat sur l'usage du médicament en psychiatrie, cf. p. 36.
* 12 Rapport Sénat n° 439 (2007-2008), de Patricia Schillinger au nom de la commission des affaires sociales, sur la proposition de loi tendant à lutter contre les incitations à la recherche d'une maigreur extrême ou à l'anorexie, pp. 20-23.
* 13 Patrick Declerck, Les naufragés. Avec les clochards de Paris, Paris, Plon, 2001.
* 14 Pp. 44.
* 15 Tobie Nathan, La folie des autres. Traité d'ethnopsychiatrie clinique. Paris, Dunod, 1986.
* 16 Avis Sénat n° 222 (2008-2009) de Nicolas About au nom de la commission des affaires sociales, sur le projet de loi pénitentiaire.
* 17 Un groupe de travail commun aux commissions des lois et des affaires sociales du Sénat a été constitué, en mars 2009, sur cette question de la responsabilité pénale des personnes atteintes de troubles psychiatriques.
* 18 Drees, Etudes et résultats, n° 679, février 2009, La démographie médicale à l'horizon 2030 : de nouvelles projections nationales et régionales, Ketty Attal-Toubert et Mélanie Vanderschelden.
* 19 Drees, Etudes et résultats, n° 352, novembre 2004, la démographie médicale à l'horizon 2025 : une actualisation des projections au niveau national, Sabine Bessière, Pascale Breuil-Genier et Serge Darriné.
* 20 « Missions et organisation de la santé », rapport présenté à la ministre de la santé par Edouard Couty, janvier 2009.
* 21 Loi n° 2004-806 qui le projet de loi HPST envisage de compléter.
* 22 Annexe au rapport, p. 15.
* 23 Table ronde organisée par l'Opeps et la commission des affaires sociales du Sénat le 17 février 2009 sur l'usage du médicament en psychiatrie, cf. p. 36.
* 24 Rapport n os 3187 (AN) et 422 (Sénat) de Maryvonne Briot au nom de l'Opeps sur le bon usage des médicaments psychotrope, juin 2006.







