Rapport d'information n° 638 (2011-2012) de Mme Fabienne KELLER , fait au nom de la Délégation à la prospective, déposé le 5 juillet 2012
Disponible au format PDF (7,9 Moctets)
-
AVANT-PROPOS
-
A. L'INTÉRÊT DU SUJET
-
B. LA DÉFINITION DE L'ÉTUDE
-
C. LA MÉTHODE DE PROSPECTIVE
RETENUE
-
D. LE DEROULEMENT DES TRAVAUX
-
E. PRÉSENTATION DU RAPPORT
-
I. LES MALADIES INFECTIEUSES ÉMERGENTES :
D'HIER A AUJOURD'HUI
-
II. QUELLES TENDANCES POUR DEMAIN ?
-
A. EVOLUTION FUTURE DES PRINCIPAUX FACTEURS OU
VARIABLES
-
1. La démographie et la concentration
urbaine
-
2. Les pratiques agricoles et la modification de
l'usage des sols
-
3. La mondialisation des échanges de biens
et de marchandises
-
4. La progression du transport aérien
-
5. Les déplacements humains
-
6. Le changement climatique
-
7. L'évolution de la recherche
médicale
-
1. La démographie et la concentration
urbaine
-
B. PROBABILITÉS DE RÉALISATION DES
DIFFÉRENTS SCENARII
-
1. L'étude du Haut Conseil de la
Santé Publique (HCSP)
-
a) L'importation d'un agent émergent
signalé, voire identifié, depuis un certain laps de temps
à l'étranger ou dans des territoires éloignés
-
b) L'émergence sur le territoire national
d'une nouvelle maladie inconnue
-
c) La réémergence d'agents
précédemment connus et jugés maîtrisés sur le
territoire national,
-
a) L'importation d'un agent émergent
signalé, voire identifié, depuis un certain laps de temps
à l'étranger ou dans des territoires éloignés
-
2. La réflexion prospective par scenarii de
l'INRA pour les maladies infectieuses animales
-
a) Principales composantes susceptibles d'influer
l'occurrence des maladies animales en 2020
-
(1) Gravité des maladies émergentes
et des épidémies ;
-
(2) Capacités cognitives face aux maladies
émergentes et épidémies ;
-
(3) Gouvernance mondiale en matière de
santé des animaux ;
-
(4) Articulation des rôles, en France, en
matière de recherche, d'expertise, d'évaluation et de gestion des
risques.
-
b) Combinaison d'états de ces composantes
pour élaborer des scénarios :
-
(1) Scénario 1. La situation est
maîtrisée
-
(2) Scénario 2. Des risques
élevés de maladies à fort impact
-
(3) Scénario 3. Un « chacun pour
soi », générateur de tensions
-
(4) Scénario 4. La France, partenaire peu
dynamique
-
c) Enjeux et rôles pour l'INRA
-
a) Principales composantes susceptibles d'influer
l'occurrence des maladies animales en 2020
-
3. L'exercice de prospective du gouvernement
britannique
-
4. L'exercice de prospective sanitaire de la
Chine
-
5. L'exercice de l'organisation de
coopération économique de la zone Asie-Pacifique
-
6. L'appréciation de la méthode des
scenarii pour le sujet
-
1. L'étude du Haut Conseil de la
Santé Publique (HCSP)
-
A. EVOLUTION FUTURE DES PRINCIPAUX FACTEURS OU
VARIABLES
-
III. QUELLES DÉCISIONS STRATEGIQUES
?
-
A. COMMENT PRÉPARER LES
SOCIÉTÉS POUR MAÎTRISER LES NOUVELLES PANDÉMIES
?
-
B. QUELS CHOIX POLITIQUES POUR L'ORGANISATION DES
SYSTÈMES SANITAIRES DANS LES PROCHAINES DÉCENNIES ?
-
1. La gouvernance des outils d'alerte
épidémique
-
2. L'adaptation des systèmes
sanitaires
-
a) Le renforcement des systèmes sanitaires
des pays du Sud
-
(1) Les ressources humaines
-
(2) La logistique
-
(3) La veille sanitaire
-
b) La coopération internationale
-
(1) Le cadre juridique et technique favorable de
l'OMS
-
(2) La coopération européenne
-
c) Le système français
-
(1) Les médecins : des acteurs de
santé publique à part entière
-
(2) Le renforcement et la convergence de
réseaux de surveillance épidémiologique
-
(3) Le réaménagement de
l'architecture des agences sanitaires
-
a) Le renforcement des systèmes sanitaires
des pays du Sud
-
3. Les priorités de la recherche
-
a) Au niveau mondial
-
b) En France
-
(1) Le développement des partenariats de
recherche au service d'une approche systémique
-
(2) L'amélioration des conditions
financières et expérimentales de la recherche
-
(a) Le nécessaire soutien à
l'innovation thérapeutique de l'industrie
-
(b) L'ouverture de nouveaux champs de la
recherche
-
(c) Le financement de la recherche
-
a) Au niveau mondial
-
1. La gouvernance des outils d'alerte
épidémique
-
A. COMMENT PRÉPARER LES
SOCIÉTÉS POUR MAÎTRISER LES NOUVELLES PANDÉMIES
?
-
IV. CONCLUSION
-
V. LES TRAVAUX DE LA MISSION
-
A. PERSONNALITÉS CONSULTÉES
-
B. COMPTE-RENDUS DES AUDITIONS
-
1. Thierry Pineau, directeur de recherche et chef
du département santé animale (Tours) Dominique Martinez,
enseignant-chercheur au CIRAD
-
2. Catherine Leport, maladies infectieuses et
tropicales, Inserm, Umr-S 738, Ufr Médecine, Site Bichat,
Université Paris Diderot, Paris 7, Unité de coordination du
risque epidémique et biologique, APHP, Paris
-
3. Patrick Zylberman titulaire de la chaire
d'histoire de la santé, Ecole des Hautes Etudes en Santé Publique
(EHESP), Rennes et Paris
-
4. Soizic Courcier, Directeur médical et
des Affaires Réglementaires du Laboratoire Glaxosmithkline (Gsk)
(Marly-Le-Roi)
-
5. Françoise Weber,
Directrice-Générale et Jean-Claude Desenclos, Directeur
Scientifique de l'institut de Veille Sanitaire (INVS)
-
6. M. Pascal Handschumacher, chercheur,
géographe de la santé, à l'IRD
-
7. Claude Le Pen, professeur d'économie de
la santé à l'université Paris-Dauphine
-
8. Jean-Didier Cavallo, médecin chef des
services de classe normale, directeur adjoint à l'école du
Val-de-Grâce
-
9. Murielle Lafaye, Direction de la
Stratégie, de la Prospective, des Programmes et des Relations
Internationales, CNES
-
10. Dr Alfred da SILVA, Directeur Exécutif
de l'Agence de Médecine Préventive (AMP)
-
11. Contribution de la Société de
médecine des voyages
-
1. Thierry Pineau, directeur de recherche et chef
du département santé animale (Tours) Dominique Martinez,
enseignant-chercheur au CIRAD
-
C. DÉPLACEMENTS
-
D. L'ATELIER DE PROSPECTIVE DU 24 MAI 2012
-
A. PERSONNALITÉS CONSULTÉES
-
VI. LES PROPOSITIONS
-
A. PROPOSITIONS CONTENUES DANS LE RAPPORT RAOULT
AU MINISTRE DE LA SANTÉ (17 JUIN 2003)
-
B. PROPOSITIONS FAITES PAR LE RAPPORT DU HAUT
CONSEIL DE LA SANTÉ PUBLIQUE, 2010
-
C. PROPOSITIONS FAITES PAR LES INTERVENANTS DE
L'ATELIER DE PROSPECTIVE
-
1. Professeur Catherine Leport (HCSP)
-
2. Professeur Arnaud Fontanet (Institut
Pasteur)
-
3. Anne Marie Moulin (CNRS)
-
4. Sylvie Briand (OMS)
-
5. Didier Bompangue (République
Démocratique du Congo)
-
6. Patrick Chemineau (INRA)
-
7. Thierry Pineau (INRA)
-
8. Anne-Marie Vanelle (Conseil
général de l'alimentation, de l'agriculture et des espaces
ruraux)
-
9. Gilles Salvat (ANSES)
-
10. Jean Paul Moatti (INSERM)
-
11. Marie-Christine Blandin (Sénat)
-
12. Professeur Patrice Debré
(INSERM)
-
13. Pascale Briand (ANR)
-
14. Thanh Le Luong (INPES)
-
15. Michel Setbon (EHESP)
-
16. Alain Mérieux (Fondation
Mérieux)
-
17. Didier Raoult (Faculté de
médecine de Marseille)
-
18. Guillaume Grosso (ONG One)
-
19. Benoît Miribel (Fondation
Mérieux)
-
20. Jean Pierre Door (Assemblée
Nationale)
-
1. Professeur Catherine Leport (HCSP)
-
D. LES PROPOSITIONS DE LA DÉLÉGATION
SÉNATORIALE À LA PROSPECTIVE DANS LE CADRE DES DIX LEVIERS
D'ACTION IDENTIFIES
-
1. Faire prendre conscience aux opinions publiques
de la globalisation du phénomène des maladies infectieuses
émergentes et de l'importance des rapports Nord-Sud
-
2. Agir sur tous les facteurs d'émergence
et de propagation des maladies infectieuses
-
3. Considérer la prévention de la
diffusion des maladies infectieuses émergentes comme une grande cause
collective de l'humanité et de ce fait empêcher et réprimer
les actes qui concourent à l'augmentation des menaces
-
4. Faire progresser l'information des populations
du Nord comme du Sud sur les pathologies, les vecteurs et les prophylaxies
-
5. Inventer ou développer des
méthodes de concertation pluri-disciplinaires les plus larges
-
6. Réintroduire des protocoles classiques
de lutte contre les pandémies
-
7. Promouvoir de nouveaux outils d'intervention
sur les maladies infectieuses émergentes
-
8. Réguler les mouvements de praticiens de
la santé des pays du Sud vers les pays du Nord et au sein des pays du
Nord entre les pays demandeurs de praticiens et les pays exportateurs de
praticiens
-
9. Soutenir et orienter la recherche sur les
vaccins et les thérapeutiques des maladies infectieuses
-
10. Faire des efforts d'organisation de la
logistique et encourager la coopération décentralisée
entre collectivités locales du Nord et du Sud
-
1. Liste de quelques nouveaux agents responsables
de maladies récentes chez l'humain, identifiés de 1976 à
2005
-
2. La France et le Fonds Mondial de lutte contre
le sida, la tuberculose et le paludisme
-
3. Le CCM indien
-
4. Les enjeux de la production de
médicaments
-
5. Les conditions de prise en charge des malades
victimes de fièvres hémorragique en France
-
6. Lettre de Mme Judith Albertat,
Présidente de l'Association Lyme sans frontières
-
1. Faire prendre conscience aux opinions publiques
de la globalisation du phénomène des maladies infectieuses
émergentes et de l'importance des rapports Nord-Sud
-
A. PROPOSITIONS CONTENUES DANS LE RAPPORT RAOULT
AU MINISTRE DE LA SANTÉ (17 JUIN 2003)
-
A. L'INTÉRÊT DU SUJET
N° 638
SÉNAT
SESSION EXTRAORDINAIRE DE 2011-2012
|
Enregistré à la Présidence du Sénat le 5 juillet 2012 |
RAPPORT D'INFORMATION
FAIT
au nom de la délégation sénatoriale à la prospective (1) sur les nouvelles menaces des maladies infectieuses émergentes ,
Par Mme Fabienne KELLER,
Sénateur.
(1) Cette délégation est composée de : M. Joël Bourdin, président ; Mme Natacha Bouchart, MM. Vincent Capo-Canellas, Yvon Collin, Mme Évelyne Didier, M. Alain Fouché, Mme Fabienne Keller, MM. Ronan Kerdraon et Yannick Vaugrenard, vice - présidents ; MM. Gérard Bailly et Jean Desessard, secrétaires ; Mme Jacqueline Alquier, MM. Jean-Paul Amoudry, Pierre André, Claude Bérit-Débat, Pierre Bernard-Reymond, François Calvet, Alain Chatillon, Jean-Pierre Chevènement, Mme Cécile Cukierman, MM. Claude Dilain, Philippe Esnol, Mmes Samia Ghali, Françoise Laurent-Perrigot, MM. Philippe Leroy, Michel Magras, Jean-François Mayet, Jean-Jacques Mirassou, Aymeri de Montesquiou, Robert Navarro, Mme Renée Nicoux, MM. Philippe Paul, Jean-Pierre Plancade, Jean-Pierre Sueur et René Vestri .
AVANT-PROPOS
La délégation sénatoriale à la prospective a bien voulu me désigner comme rapporteur d'une étude portant sur « les nouvelles menaces des maladies infectieuses émergentes ». Le précédent Bureau de la délégation avait pris acte de ce projet lors de sa réunion du 29 juin 2011. Le nouveau Bureau du 25 janvier 2012 a donné un avis favorable.
Le terme de maladie émergente s'applique aux maladies qui entrent dans l'un des cadres suivants :
- un syndrome qui associe de façon originale des causes et des symptômes non observés jusqu'alors par la médecine (maladie nouvelle stricto sensu, comme par exemple le sida) ;
- une affection qui n'a encore jamais été identifiée dans une zone géographique ou un environnement humain donné (comme le virus West Nile aux Etats-Unis) ;
- une affection qui réapparaît là où elle avait disparu ou dans un environnement nouveau (exemple de la fièvre jaune ou de la dengue hémorragique en Amérique du Sud ou de la tuberculose en région parisienne) ;
- une affection dont l'origine est nouvellement décrite (maladie connue, virus nouveau, comme les fièvres hémorragiques dues aux virus Ebola, Lassa, et Marburg).
A. L'INTÉRÊT DU SUJET
L'histoire de l'humanité offre de nombreux exemples de la rencontre des hommes avec des pathologies infectieuses , rencontre aux conséquences parfois très graves lorsque le contact entre les hommes et un (nouveau) virus entraîne la contamination d'une population qui n'a jamais encore été exposée à cette souche et est ainsi dépourvue de toute immunité.
On pense aux grandes pestes du Moyen-âge qui ont vidé les villes de leurs populations et fait régresser la civilisation urbaine. On pense aux virus importés en Amérique par les Espagnols qui ont décimé les populations locales plus sûrement que les combats. On pense au choléra qui, partant quelques siècles plus tôt du delta du Gange, a atteint à la fin du XIXème siècle toutes les grandes villes de l'époque, Londres, Paris ou New-York. On pense aussi à la grippe espagnole qui a fait plus de morts au début du XXème siècle que la Première Guerre mondiale.
Diverses maladies liées à des agents pathogènes (virus, bactéries, parasites, champignons microscopiques, mycotoxines, algues, prions, etc.) peuvent affecter les plantes et les animaux, et parfois se transmettre à l'homme. Elles peuvent avoir des conséquences graves sur l'économie ou même la santé humaine. Si l'émergence ou la résurgence de maladies ne sont pas des phénomènes nouveaux, l'amplitude géographique, la vitesse de diffusion et la gravité des maladies posent aujourd'hui des questions et des enjeux nouveaux.
Une réflexion prospective sur l'apparition et la réapparition de menaces sanitaires semble de ce point de vue particulièrement nécessaire, ne serait-ce qu'à titre de précaution, malgré les progrès considérables de la médecine depuis Pasteur. Car de nouveaux risques sont apparus avec l'urbanisation du monde et la mondialisation de l'humanité . La concentration de populations souvent déshéritées ne disposant pas de l'eau potable ni de réseaux d'assainissement, l'essor du transport aérien sur la planète tout entière, les nouvelles conditions productivistes hors sol d'élevages animaux, l'apparition de nouveaux vecteurs de transmission des maladies du fait du changement climatique, autant de facteurs qui créent potentiellement les conditions idéales pour l'irruption brutale de bombes sanitaires ignorant les frontières.
Déjà les maladies émergentes, dont 75 % sont d'origine animale (comme le sida ou les grippes), ont quadruplé au cours des cinquante dernières années . Dans les pays du Sud, ces maladies (comme le virus de la fièvre Ebola, la dengue, le chikungunya ou la fièvre du Nil) sont déjà à l'origine d'environ 43 % des décès. Les dernières crises sanitaires comme le SRAS, E.coli ou O104H4 constituent de réelles menaces pour la planète toute entière, notamment économiques : les estimations de la Banque mondiale conduisent à penser qu'une pandémie grave entraînerait une récession économique de 5 % venant s'ajouter à la crise financière, bien que, dans le cas du SRAS, d'autres spécialistes estiment au contraire que, loin de signaler une chute de la croissance à long terme, l'impact économique de la pandémie n'a en réalité entraîné qu'une récession temporaire et limitée aux secteurs du tourisme et des voyages.
Prendre conscience de la menace que font peser les catastrophes sanitaires est un premier pas pour anticiper les mesures qu'il faudrait prendre pour éviter le scénario du pire , à savoir des centaines de millions de morts de part le monde dans les grandes mégalopoles.
B. LA DÉFINITION DE L'ÉTUDE
Le thème, « les nouvelles menaces des maladies émergentes », porte sur l'étude des différents scénarios de développement de pandémies en fonction d'un certain nombre de variables médicales, sociales, démographiques, géographiques, climatiques ou économiques , cette liste n'étant pas encore exhaustive.
Par ailleurs, la couverture géographique du thème ne peut se limiter à la France, ni même à l'Europe : les virus se répandent dans le monde entier comme le montrent les exemples historiques de la peste, du choléra ou de la grippe.
Enfin la question des politiques publiques possibles , dans leur diversité, apparaît trop rarement prise en compte, le traitement du sujet semblant dans l'ensemble réservé aux spécialistes des disciplines concernées. L'analyse est trop souvent limitée au périmètre des études biomédicales et laisse de côté les sciences sociales.
Le travail de la délégation sénatoriale peut déjà s'appuyer sur une note de prospective stratégique réalisée par l'Institut national de la recherche agronomique (INRA) en 2005 sur le thème : « Santé des plantes et des animaux, maladies émergentes, épidémiologie », qui pourrait faire l'objet d'une mise à jour, et sur un rapport de 2010 du Haut Conseil de la santé publique intitulé « Les maladies infectieuses émergentes : état de la situation et perspectives ».
Il s'insère également dans le prolongement de trois précédents rapports parlementaires : celui de la commission d'enquête de l'Assemblée nationale sur la manière dont a été programmée, expliquée et gérée la campagne de vaccination contre la grippe A (H1N1) de M. Jean-Pierre Door (2010), et ceux de l'OPECST de M. Jean-Pierre Door et Madame Marie-Christine Blandin « Face à la grippe A(H1N1) et la mutation des virus, que peuvent faire chercheurs et pouvoirs publics ? » (2010) et « Risque épidémique et biologique » (2005).
Mais, à la différence de ces trois derniers rapports parlementaires, celui de la délégation porte principalement, non pas sur les éléments de la recherche médicale, mais plus largement sur les éléments de contexte, démographiques, historiques, environnementaux, sociaux-économiques et politiques avec une dimension temporelle longue (2022). Il prend également en compte les mesures proposées dans d'autres précédents rapports rédigés par des missions gouvernementales comme celui sur les effets qualitatifs du changement climatique sur la santé en France ou celui sur le Bioterrorisme (Professeur Raoult, 2003).
D'une manière plus générale, des recherches menées par des scientifiques à l'institut Pasteur de Bangui dans le cadre d'une collaboration entre les virologistes de cet institut et les entomologistes médicaux de l'Institut de recherche et de développement (IRD) conduisent à penser que les nouvelles menaces des maladies émergentes pourraient provenir de virus déjà présents, - notamment dans les régions tropicales -, qui, à la suite de facteurs favorables, émergeront de leur foyer naturel, comme le montrent le virus West Nile et le coronavirus responsable du SRAS (syndrome respiratoire aigu sévère), et se diffuseront ensuite dans d'autres régions du monde, y compris l'Europe et la France à la faveur des déplacements humains (tourisme, voyages d'affaire, migration des victimes des famines, des violences politiques ou des conséquences du changement climatique).
Il en résulte, selon ces chercheurs, que l'organisation de la lutte contre les maladies virales émergentes passe par une surveillance accrue de la circulation des virus en zone tropicale, surveillance qui de nos jours est quasi inexistante . Pour eux, « outre la nécessité de cette surveillance internationale, appréhender les facteurs d'émergence des virus constitue un volet complémentaire de la lutte contre les épidémies de demain. Ces facteurs sont à rechercher, d'une part, dans les modifications écologiques induites par l'homme et, d'autre part, dans l'évolution des virus eux-mêmes ».
C. LA MÉTHODE DE PROSPECTIVE RETENUE
La méthode qui a été retenue pour le traitement de ce sujet complexe repose sur le principe d'une construction progressive du travail de prospective, chaque étape comportant à la fois une phase de réflexion, une phase d'échange interne et une phase de communication avec l'extérieur . A ce titre l'atelier de prospective, dans sa dimension intellectuelle comme dans son aspect de communication, a été une des étapes importantes conduisant à ce rapport final.
Une analyse sommaire du sujet avait conduit, avant même le début des investigations de la mission, à faire les observations suivantes :
- le premier travail devait d'abord consister dans l'inventaire des documents existants avec un accent particulier mis sur le recensement des études prospectives menées dans le passé ;
- le second stade était celui des contacts institutionnels avec les principaux organismes qui traitent le sujet comme l'Institut de Recherche pour le Développement (IRD), l'Organisation Mondiale de la Santé (OMS), la Fondation Mérieux, l'Agence Française de Développement (AFD), le Centre International de Recherches Médicales de Franceville (CIRMF) au Gabon.
L'étude de prospective s'est ensuite efforcée de déterminer les principales variables susceptibles de cerner les nouvelles menaces des maladies émergentes. Elle a pu s'effectuer en liaison avec l'Institut national de la recherche agronomique (INRA) sur la base de ses travaux de prospective menés en 2005.
Dès les premiers travaux, il est apparu que plusieurs variables apparaissent déterminantes dans la constitution de ces nouvelles menaces :
- des variables relatives à la gravité des maladies émergentes ;
- des variables relatives aux capacités de connaissance scientifique des maladies émergentes et épidémies;
- des variables concernant la gouvernance en matière de santé humaine et de santé des plantes et des animaux ;
- des variables portant sur l'articulation des fonctions de recherche, d'expertise, d'évaluation et de gestion des risques en France et dans le monde.
L'étude de prospective a eu en définitive pour objectif de :
- préciser la liste de ces différentes variables ;
- d'examiner leur évolution passée ainsi que les causes de cette évolution ;
- d'envisager leurs évolutions possibles à un horizon de 20 ans (2032) ;
- de tenter d'élaborer des scénarios ou de tester des scénarios déjà existants ;
- de déterminer quels leviers d'action seraient susceptibles d'inverser les tendances défavorables.
D. LE DEROULEMENT DES TRAVAUX
1. Auditions
Votre rapporteur a pu consulter largement les spécialistes du domaine : chercheurs, médecins, biologistes, sociologues, géographes, économistes et prospectivistes. La liste - non exhaustive - de ces personnalités est fournie en annexe.
2. Déplacements
- Visite du laboratoire P4 de la Fondation Charles Mérieux à Lyon géré par le CNRS et entretien avec M. Alain Mérieux, Président de la Fondation et les responsables du programme Maladies infectieuses de la Fondation le 20 octobre 2011 ;
- déplacement à Libreville du 3 au 7 novembre 2011 à l'occasion du colloque sur les maladies infectieuses émergentes organisé par le Professeur Patrice Debré avec le Centre International de Recherches Médicales de Franceville ( CIRMF) dirigé par le professeur Jean-Paul Gonzales et visite du laboratoire de Franceville (Gabon) ;
- déplacement en Inde du 7 au 12 février 2012 ;
- visite du laboratoire chrono-environnement de l'Université de Franche-Comté à Besançon ;
- visite du service médical de l'aéroport de Roissy Charles de Gaulle .
3. Atelier de prospective
Un atelier de prospective, qui fait l'objet d'un compte-rendu inséré dans le présent rapport et d'une couverture audio-visuelle accessible par internet, a eu lieu le 24 mai 2012. Il a permis de confronter les points de vue des personnalités auditionnées et d'apporter à votre rapporteur une matière extrêmement riche qui a été très précieuse pour la rédaction de cette étude.
4. Blog
Un blog a été ouvert après que la délégation eût autorisé le présent travail. Il a constitué un outil extrêmement efficace de rassemblement de la documentation et de présentation d'un certain nombre de points de vue ou d'analyses scientifiques. Les nombreuses présentations de l'atelier de prospective ont pu être mises à la disposition du public le plus large le jour même . Il a suscité des commentaires précieux d'internautes et surtout de malades. Le blog est ainsi devenu tout au long du travail du rapporteur le complément naturel et interactif du rapport . Il a permis également de noter l'absence d'implication des agences de santé en France dans ce nouveau mode de communication.
E. PRÉSENTATION DU RAPPORT
L'analyse en tendance d'un sujet comme celui des maladies émergentes avec un champ géographique planétaire immense est un exercice particulièrement ambitieux et ardu. Néanmoins, il n'est pas possible de le traiter sous l'angle de l'anticipation temporelle à une échelle plus limitée. Or, pour aggraver la difficulté de l'exercice, plusieurs domaines de compétences se croisent : l'histoire, la philosophie, l'économie politique, la biologie, la médecine, l'épidémiologie, l'ethnologie, la sociologie, la géographie, les transports, la politique, la géopolitique, etc...
C'est la raison pour laquelle, un des partis-pris de cette étude a consisté à ouvrir le plus largement possible le champ d'observation du phénomène, mais en limitant la profondeur de l'analyse scientifique qui aurait exigé de nombreux volumes d'explications. Par ailleurs, le raisonnement prospectif à l'échelle planétaire implique de faire appel largement à la cartographie pour situer dans l'espace les phénomènes décrits. C'est pourquoi ce rapport est abondamment illustré.
Après une première partie qui fait appel aux connaissances historiques et scientifiques, une seconde partie présente les tendances d'évolution des principales variables explicatives avant d'analyser dans une troisième partie stratégique les leviers d'action. Une partie spéciale a été réservée pour présenter les propositions des principaux contributeurs à cette étude qui sont ici tout particulièrement remerciés pour leur disponibilité et leur dévouement à la chose publique.

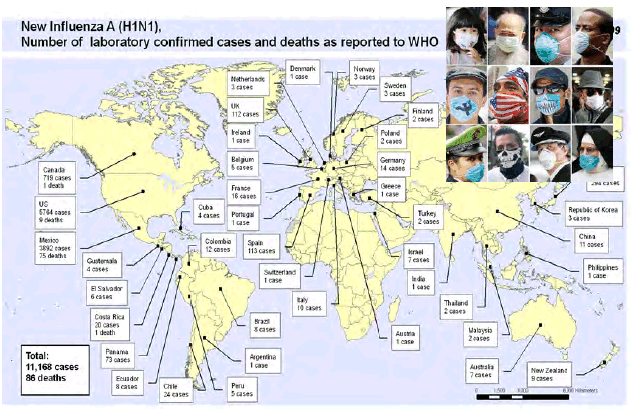
I. LES MALADIES INFECTIEUSES ÉMERGENTES : D'HIER A AUJOURD'HUI
A. L'APPORT DE L'HISTOIRE POUR LA COMPRÉHENSION DE LA DYNAMIQUE DES MALADIES INFECTIEUSES ÉMERGENTES
1. Les leçons des grandes pandémies du passé
a) Du néolithique à l'ère industrielle
Pour conforter cet exercice de prospective, il est important de se reporter à l'histoire des épidémies qui ont frappé l'humanité. Sur l'échelle du temps long, les hommes ont franchi plusieurs transitions épidémiologiques 1 ( * ) .
La première est apparue il y a environ 10 000 ans quand les populations du paléolithique, alors dispersées et mobiles, ont commencé à pratiquer une économie de subsistance agricole, source d'inégalités sociétales. Tandis qu'elles avaient, semble-t-il, jusqu'alors fait face aux pathogènes qu'elles partageaient avec leurs ancêtres primates, ces populations ont été ensuite frappées par des maladies endémiques d'origine zoonotique.
LES ROUTES DES ÉPIDÉMIES AU COURS DU 1 ER MILLÉNAIRE
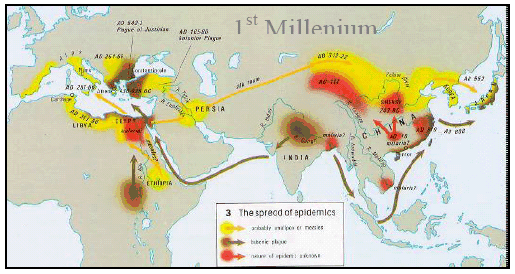
Source : OMS
Pendant toute cette période, l'humanité a subi régulièrement des épidémies de peste, de variole, de choléra, dont l'inconscient collectif conserve le souvenir, par exemple dans ces danses macabres du XVIème siècle. Inspirées par la peste, les danses macabres apparaissent en France dans le cours du deuxième tiers du XVe siècle, celle de La Chaise-Dieu entre 1420 et 1465. Elles se diffusent ensuite un peu partout en Europe.

Danse macabre de la peste (Eglise de la Ferté-Loupière Yonne France XVIème siècle)
Jusqu'à la fin du XIXème siècle, les grandes épidémies parcourent ainsi le monde empruntant les routes maritimes de l'Europe vers l'Amérique pour la variole qui a tué des dizaines de millions d'indiens des Amériques 2 ( * ) , de l'Orient vers l'Occident pour la peste à l'origine de la disparition d'une grande partie des populations urbaines au Moyen-Age 3 ( * ) . Les grandes épidémies continuent au XIXème siècle à sévir comme par exemple le cholera qui part du delta du Gange comme le montre la carte historique ci-dessous pour la période 1817-1823 et qui toucha toutes les grandes métropoles de l'époque : Paris, Londres et New-York.

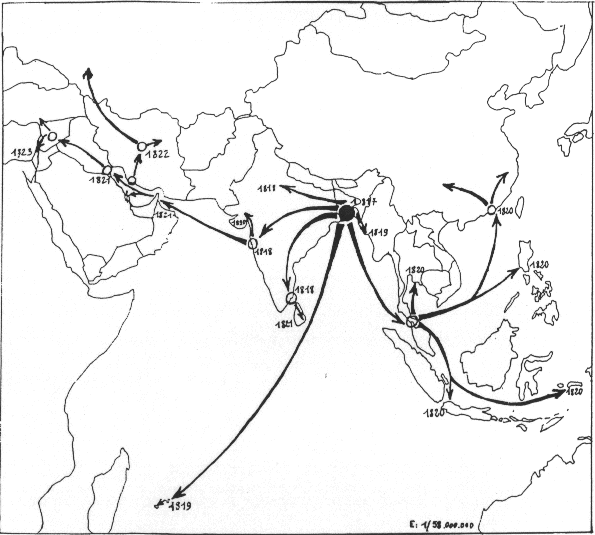
A gauche : gravure anglaise symbolisant le choléra et ses miasmes (XIXème siècle)
A droite : diffusion du choléra 1813-1824 d'après les données d'A. de Moreau de Jonès (1824)
b) Depuis Pasteur jusqu'à la fin du XXème siècle
La seconde transition épidémiologique est advenue à la fin du XIX e siècle grâce aux progrès de la médecine et de l'alimentation. Afin de protéger les populations contre les épidémies, les Etats se sont organisés dès le XIV e siècle par des moyens de santé publique (quarantaine, bureaux de santé), puis, à partir de la fin du XVIII e siècle, par des moyens biologiques (vaccination jé nérienne contre la variole, vaccination pasteurienne contre la rage).

A gauche
: 1802 caricature de Jenner vaccinant
des patients qui craignaient qu'il leur fasse pousser des cornes de vaches.
A droite
: Pasteur, qui n'était pas médecin,
regarde, accoudé dans le fond
sur une commode, le Dr Jacques-Joseph
Grancher vaccinant contre la rage
Avec la multiplication des vaccins, puis des antibiotiques, des maladies autrefois destructrices - comme la scarlatine, la rougeole, la rubéole, les oreillons, le tétanos ou la diphtérie - ont vu leur impact sur la mortalité des populations des pays industrialisés reculer de manière spectaculaire. La poliomyélite n'existe plus en Occident et la variole a été éradiquée du globe au début des années 80.
c) Avec le sida, la fin de la tranquille certitude
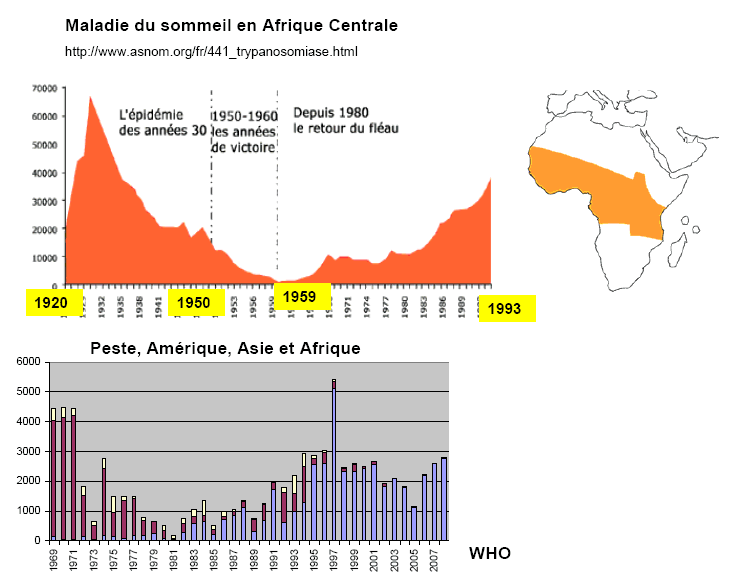
Si la recherche médicale a fait reculer les maladies infectieuses, il n'en reste pas moins que les maladies non-infectieuses, chroniques ou dégénératives n'ont cessé de progresser depuis le milieu du XXème siècle. A la fin des années 70, l'apparition du SIDA, de la légionellose, de la maladie de Lyme 4 ( * ) , des bactéries résistantes ou ultra-résistantes ont en outre continué à miner cette tranquille certitude de la toute puissance de la médecine moderne. L'humanité entrerait ainsi dans une troisième transition avec la réémergence de maladies qui étaient depuis un siècle sous contrôle et qui sont favorisées par de nouveaux facteurs. Les maladies du sommeil et de la peste, tel qu'on peut les observer en Amérique, en Asie et en Afrique, montrent bien l'apparition récente depuis la fin des années soixante de cette nouvelle transition épidémiologique 5 ( * ) .
Source : OMS
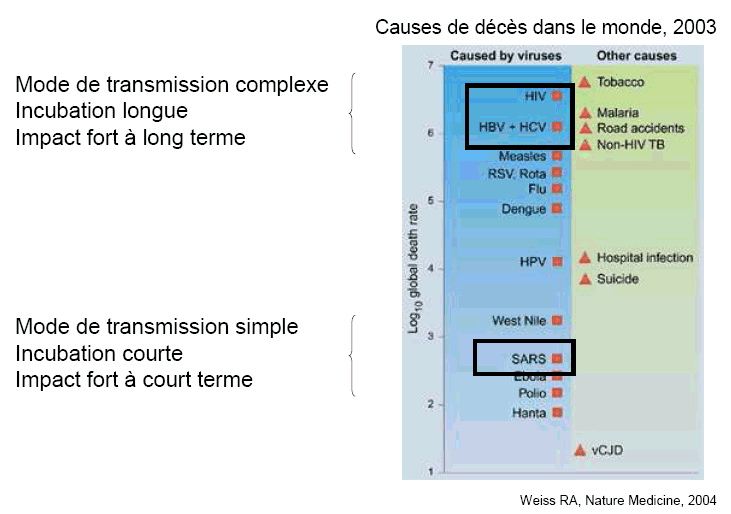
2. La place des maladies infectieuses dans la hiérarchie de la mortalité dans le mondeDans l'état actuel de la médecine, on peut de manière schématique répartir les causes de mortalité autour de deux types principaux de phénomènes : - d'une part, les maladies à incubation longue et de transmission complexe dont l'impact à long terme est particulièrement fort (dans l'ordre les effets du tabac, le sida, le paludisme, les accidents de la route, les rotavirus, les grippes, la dengue, les infections nosocomiales, les suicides...) ; - d'autre part, les maladies à incubation courte et à transmission simple dont l'impact à court terme est fort (comme la fièvre du Nil, le SRAS, la poliomyélite, etc...). On constate que, contrairement à certaines apparences, ce ne sont pas nécessairement les maladies à transmission simple et à incubation courte qui ont les plus forts impacts à long terme.
Les maladies infectieuses sont à l'origine de 14 millions de décès chaque année . Plus de 90 % de ces décès sont constatés dans les pays du Sud, où les maladies infectieuses représentent 43 % du total des causes de décès contre 1 % dans les pays industrialisés. Mais l'incidence des maladies émergentes dans les pays du Nord a aussi augmenté de 10 à 20 % ces quinze dernières années .
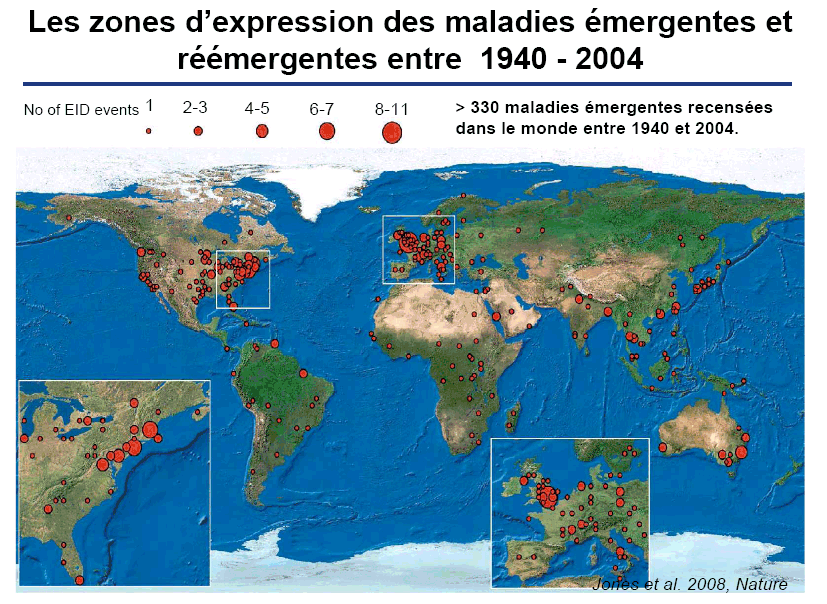
D'après les derniers chiffres disponibles pour la France et fournis par l'Agence française de sécurité sanitaire de l'environnement et du travail (AFSETT), en 1998, 33 000 décès ont été recensés avec pour cause initiale des maladies infectieuses et 66 000 en tant que cause initiale, immédiate ou associée. Toutes causes confondues, les maladies infectieuses représenteraient en France 12 % des décès . 3. Les zones d'émergence des maladies infectieusesA s'en tenir aux statistiques globales d'émergence des 330 nouvelles maladies infectieuses apparues entre 1940 et 2004, il semblerait, comme le montre la carte ci-dessous, que celles-ci soient plus importantes au Nord plutôt qu'au Sud.
Source : Jones et al 2008, Nature En réalité, il faut se méfier des statistiques, car elles reflètent aussi la plus grande capacité des pays du Nord à observer l'apparition de nouvelles maladies. Mais c'est surtout dans les pays du Sud que réapparaissent des maladies « oubliées » comme la fièvre hémorragique virale, le Monkeypox , le Chikungunya, le SIDA, la Peste, la Tuberculose, le Choléra ou la Trypanosomiase Humaine Africaine. Parmi les 335 nouvelles maladies infectieuses découvertes entre 1940 et 2004, 60 % sont des zoonoses provenant à 72 % de la faune sauvage. 54 % de ces maladies relèvent des bactéries ou des ricketies comme l'indiquent les cartes ci-dessous. ORIGINE ET NATURE DES PRINCIPALES MALADIES EMERGENTES
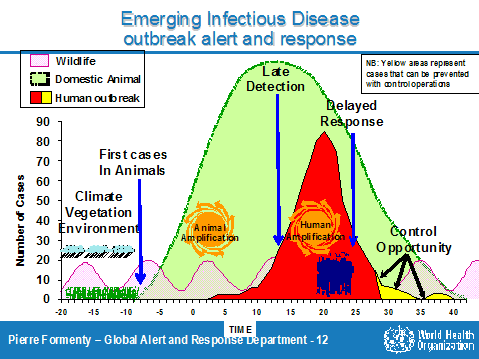
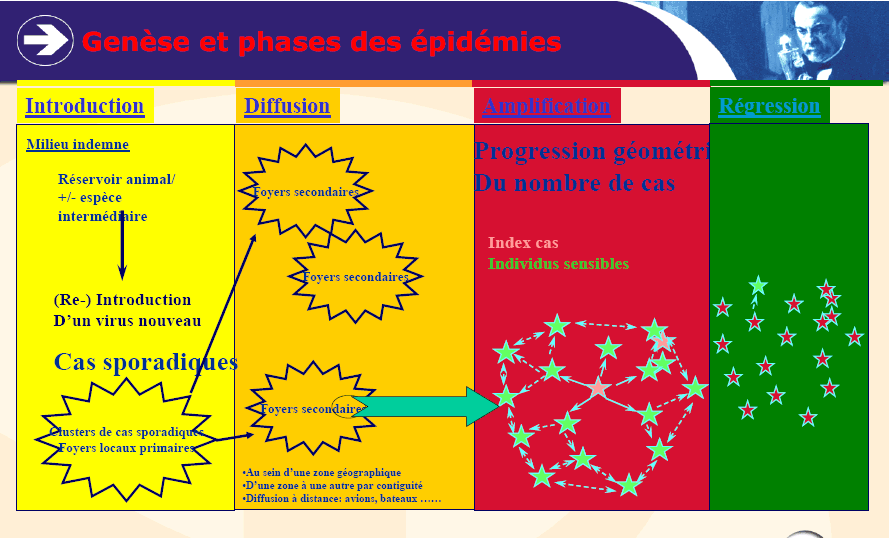
Source : Jones and al, Nature 2008 LOCALISATION DES MALADIES SELON LEUR LIEU D'ÉMERGENCE Source : OMS 4. Les modes de diffusion des maladies émergentesLes modes de propagation des maladies infectieuses sont maintenant bien connus. Ils suivent généralement une évolution semblable pour toutes les maladies que représente le schéma du graphique suivant.
Le constat de l'importance du lien entre système de santé et épidémies est déterminant dans les modes de diffusion des maladies émergentes qui suivent toujours un schéma d'un type général introduction / diffusion / amplification / régression.
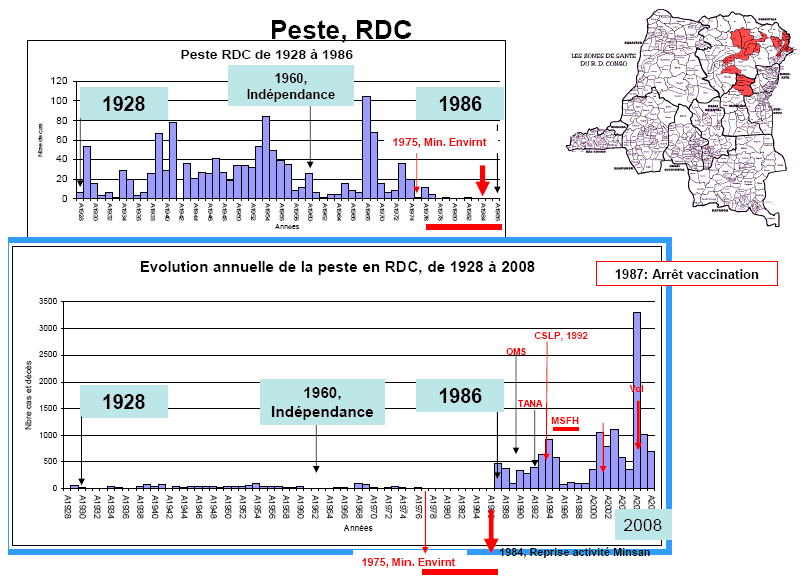
Source : Jean-Claude Manuguerra (Institut Pasteur) Une des principales causes de réémergence de maladies que l'on a pu parfois croire oubliées, comme la peste, tient principalement à l'affaissement des systèmes de santé par suite de troubles politiques, de guerres civiles ou d'autres facteurs comme l'arrêt de la vaccination. La peste est ainsi une maladie "oubliée" seulement en Occident. En Asie, en Afrique (Madagascar, Afrique du nord), elle n'a jamais cessé de frapper et elle continue à le faire de nos jours. Elle est endémique dans le Sud-Ouest des Etats-Unis (quelques cas humains chaque année). Le tableau ci-dessous portant sur l'évolution annuelle de la peste en République Démocratique du Congo de 1928 à 2008 confirme ce constat.
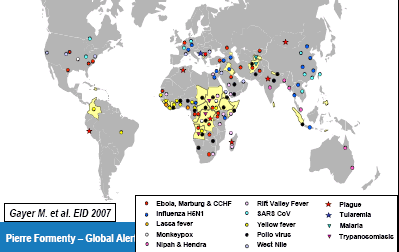
Source : OMS Ce constat est confirmé par la carte ci-dessous qui fait le lien entre les zones de conflits et l'apparition de plusieurs types de nouvelles maladies infectieuses. ZONES DE CONFLITS ET APPARITION DES MALADIES INFECTIEUSES ÉMERGENTES
Source : OMS Pierre Formenty et Gayer et al, EID 2007 |
|
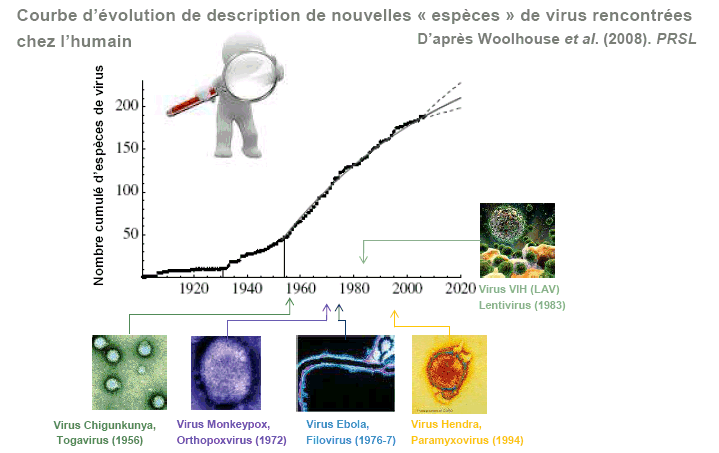
B. LES MALADIES INFECTIEUSES ÉMERGENTES : ÉTAT DE LA SITUATION ET PERSPECTIVES1. L'évolution du nombre de pathogènes découvertsLa courbe d'évolution de description de nouvelles espèces de virus rencontrées chez l'humain - dont les plus connus (Chikungunya, Monkeypox, Orthopovirus, Ebola, Filovirus, VIH) ont été découverts seulement à partir de la deuxième moitié du XXème siècle - est une courbe exponentielle comme le montrent les graphiques ci-dessous. COURBE D'ÉVOLUTION DES VIRUS DÉCOUVERTS CES DERNIÈRES DÉCENNIES
Sources : gauche : Pr. Daniel Guégan IRD - droite : Pr. Didier Raoult INSERM 2012 C'est pour l'essentiel le résultat à la fois de l'utilisation de nouveaux outils pour palier le manque de connaissances et de la découverte de nouveaux organismes : virus à ARN, organismes résistants. Il faut aussi souligner que 90 % des virus et des bactéries identifiés aujourd'hui n'étaient pas connus il y a 30 ans , mais aussi que 70 % des séquences de l'environnement de l'homme restent inconnus . C'est dire si l'incertitude sur l'origine des pathogènes des futures épidémies est immense. Pourtant, ces nouvelles infections n'ont produit que 17 millions de décès, en baisse par rapport aux mortalités du début du XXème siècle. Elles ne concernent pratiquement que certains types de maladies avec, pour les trois principales en termes de mortalité, le sida, la tuberculose et le paludisme ; puis les infections respiratoires, les infections digestives, les infections prévenues par vaccinations, les infections nosocomiales et le cancer. 2. Les menaces des nouvelles maladies d'origine animaleSi l'on s'intéresse à l'origine des principaux agents pathogènes ayant émergé ces trente dernières années, on constate que, entre 70 et 75 % d'entre eux sont d'origine animale et que la tendance actuelle est à la part de plus en plus importante de micro-organismes d'origine tellurique comme responsable des maladies émergentes comme le montre le graphique suivant. RÉPARTITION DES ESPÈCES ANIMALES EN FONCTION DES PATHOGÈNES IDENTIFIÉS
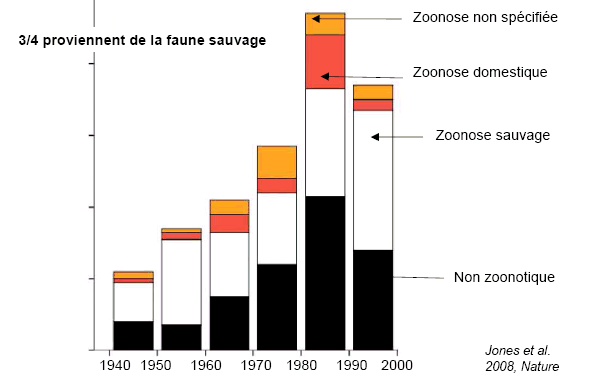
Source : IRD Daniel Guégan 2012 Si on se rapporte maintenant au nombre d'évènements relatifs à une maladie infectieuse émergente entre 1940 et 2000, on constate également que les ¾ de ces évènements proviennent de la faune sauvage. EVOLUTION DU NOMBRE DE MALADIES ÉMERGENTES SELON L'ORIGINE
Source : Jones et al, 2008, Nature |
S'il semble désormais assez clairement établi que les principales menaces des maladies émergentes ou réémergentes tiennent à l'existence de zoonoses, sauvages ou domestiques, il en résulte alors un intérêt tout particulier pour les relations entre la santé animale et la santé humaine, entre la médecine animale et la médecine humaine.
L'examen des cas mortels de contamination humaine par une bactérie O104 : H4 dans des graines germées en Allemagne au cours de l'été 2011 a montré le rôle de souches bactériennes transmises en l'homme et l'animal (E.coli, salmonelles, porteuses ou non de gènes d'antibio-résistance) ou virales communes (grippes : homme, porc, volailles...).
|
|
Source : ANSES Gilles Salvat 2012
La cause première tient à l'introduction de vecteurs ou d'animaux contaminés sur le territoire européen (pour le moment non zoonotiques mais possible pour certaines arboviroses) conduisant à l'adaptation aux vecteurs locaux et à leur propagation en Europe. Mais il faut aussi tenir compte de la mise sur le marché de nouveaux produits alimentaires, de l'apparition de nouvelles relations entre homme et les nouveaux animaux de compagnie (reptiles, petits mammifères sauvages) et de la promiscuité de l'homme avec les animaux de rente dans les pays du Sud et les pays émergents.
|
QUELQUES REPÈRES ÉPIDÉMIOLOGIQUES
Années 1990 et 2000
: maladies
à prions animales bovine ou ovine
1997: Hong-kong : épidémie de grippe aviaire, 18 cas humains dont 6 décès Depuis 1999 : émergence aux USA du virus du Nil occidental dont les chevaux et l'homme sont des hôtes accidentels. 2001 : épizootie de fièvre aphteuse au Royaume-Uni et en France. 2002-2003 : épidémie de SRAS probablement liée à des transmissions de virus entre des chauves-souris et un petit carnivore, la civette. Depuis 2004 : cas humains d'influenza aviaire dus à la promiscuité avec des oiseaux domestiques. Le risque de pandémie persiste. Depuis 2006 : apparition en France continentale de deux virus de la fièvre catarrhale ovine chez les ruminants (dite "maladie de la langue bleue"). 2007 : épidémies de fièvre de la vallée du Rift en Afrique de l'Est, à Madagascar et au Soudan, affectant les populations de ruminants et l'homme. Depuis 2008 : apparition dans le Maghreb de la peste des petits ruminants, menaçant l'Europe. Depuis 2011 : apparition en Allemagne, puis dans l'ensemble de l'Europe de l'Ouest de la maladie de Schmallenberg affectant les ovins et les bovins |
Source : d'après l'INRA et le CIRAD
3. La raréfaction d es traitements antibiotiques disponibles
Rien ne ressemble davantage à une maladie émergente qu'une maladie réémergente. En réalité, la frontière entre ces deux catégories est assez poreuse et relève plus de la capacité d'oubli des menaces sanitaires par les sociétés que de l'expertise scientifique. La maladie est souvent décrite à travers des images inspirées de la guerre et du combat, on peut affirmer que nos relations avec les pathogènes sont incompatibles avec un « projet de paix perpétuelle ».
La recrudescence de la résistance de certaines bactéries aux antibiotiques disponibles bouleverse l'illusion de contrôle apportée par ces traitements et nous invite à reconnaître pleinement notre vulnérabilité. Cette vulnérabilité s'est révélée lors de la survenue de nouveaux pathogènes tels que le SRAS en 2003 ou la grippe aviaire remettant en question l'état des connaissances scientifiques et la disponibilité des traitements de ces menaces inédites.
Regroupés sous le terme générique de « microbes », les bactéries et les virus présentent toutefois des propriétés différentes qui conditionnent la réponse thérapeutique à apporter :
- les bactéries sont des cellules complètes qui contiennent du matériel génétique, elles sont capables de vivre en dehors d'un être vivant, dans l'eau ou l'air, par exemple. Seules les bactéries peuvent être détruites par les antibiotiques ;
- l es virus , par contre, sont des organismes basiques qui ne peuvent vivre qu'aux dépens des autres et sont insensibles aux antibiotiques.
DÉLAI ENTRE INTRODUCTION DES ANTIBIOTIQUES AUX ETATS-UNIS D'AMÉRIQUE ET APPARITION DES PREMIÈRES RÉSISTANCES ACQUISES
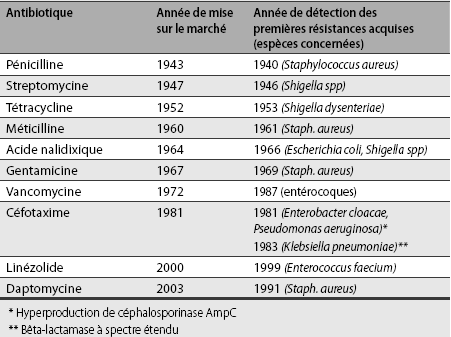
Source : Haut Conseil de la Santé Publique 2010
L'apparition de phénomènes de résistances de pathogènes aux antibiotiques s'explique principalement par des consommations inappropriées de ces médicaments . Si les principaux foyers de résistance aux antibiotiques se situent dans les pays du Sud (Maghreb, sous-continent indien), les pays du Nord ne sont pas en reste, au premier rang desquels figure la France. Cette situation a conduit l'Organisation mondiale de la santé à alerter sur « l'usage inadapté et irrationnel des médicaments antimicrobiens qui offre des conditions favorables à l'émergence, à la propagation et à la persistance de micro-organismes résistants » 6 ( * ) .
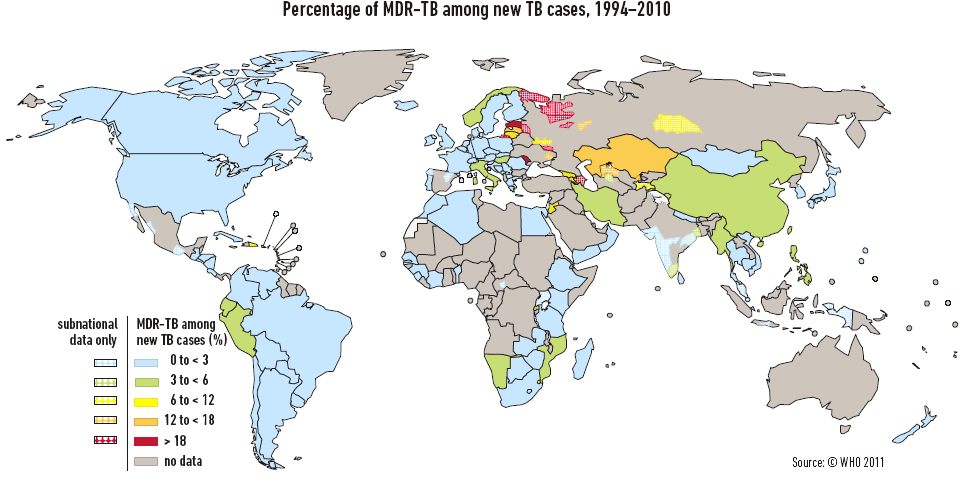
La recherche consacrée aux antibiotiques demeure limitée et aucune nouvelle classe d'antibiotique n'a été découverte depuis trente ans . La situation est particulièrement préoccupante pour la tuberculose, l'OMS estimant que 440 000 cas de tuberculose multirésistante (MDR-TR) font leur apparition chaque année, entraînant subséquemment au moins 150 000 décès . Cela fait craindre un retour à la période où les antibiotiques n'existaient pas. De nombreuses maladies infectieuses émergentes risquent de ne plus pouvoir être maîtrisées et pourraient compromettre les objectifs du Millénaire pour le développement liés à la santé à l'horizon 2015.
ÉVOLUTION DES CAS DE TUBERCULOSE MULTIRÉSISTANTE DANS LE MONDE (1994-2010)
En outre, un pourcentage élevé d'infections nosocomiales sont liées à des bactéries hautement résistantes telles que le staphylocoque doré résistant à la méthicilline et les entérocoques résistants à la vancomycine. Ce constat est partagé par Françoise Weber, directrice générale de l'INvS, qui a affirmé que la résistance accrue de certaines bactéries aux antibiotiques (notamment les entérobactéries) était la menace sanitaire la plus préoccupante identifiée à ce jour.
Un objectif de moyen terme serait de définir une régulation au niveau régional puis au niveau mondial afin de mieux contrôler les médicaments anti-infectieux. Le professeur Catherine Leport invite les sociétés à la sobriété et à consommer mieux et moins les antibiotiques tout en tenant compte des risques. La régulation du marché des antibiotiques devrait également passer par une prise de conscience accrue des effets secondaires à long terme des nouveaux antibiotiques par les laboratoires pharmaceutiques.
4. La progression des coûts engendrés par les maladies infectieuses émergentes
L'apparition de nouvelles maladies infectieuses engendre des coûts considérables pour les sociétés . Outre les dommages et les souffrances des personnes, ces maladies ont pour conséquence de réduire les capacités physiques des individus, de faire reculer la scolarisation des enfants et de ce fait d'amplifier l'analphabétisme et l'ignorance, d'accroître les taux de l'échec scolaire, de réduire les capacités d'initiative individuelles notamment en termes d'investissement productif .
L'OCDE estime que les coûts directs ou indirects engendrés par le paludisme en Afrique seraient de l'ordre de 10 milliards d'euros par an, au minimum, créant chaque année un retard de croissance de l'économie africaine de 1,3 % sur le taux optimum . Près de la moitié des décès en Afrique subsaharienne seraient imputables à des maladies infectieuses et la part des nouvelles maladies émergentes serait très élevée.
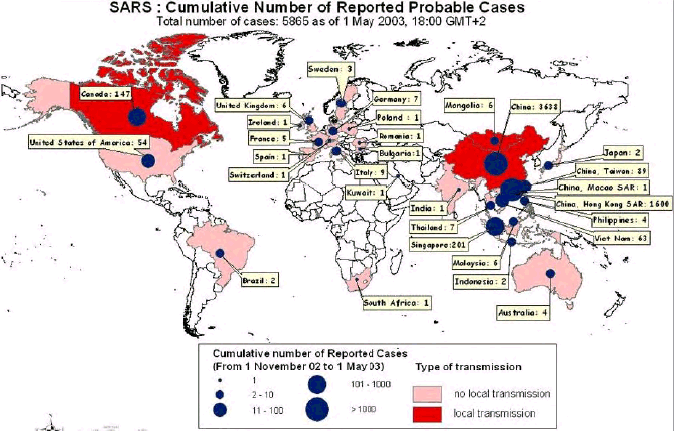
Mais les pays du Nord sont aussi largement concernés par ces menaces. Le syndrome respiratoire aigu sévère (SRAS), détecté pour la première fois dans le sud de la Chine, s'est propagé à 28 pays dans une période de temps de cinq mois, ce qui a probablement coûté plus de 70 milliards d'euros d'après l'OMS avec un bilan humain de l'ordre de 8 000 morts. Les coûts d'une pandémie mondiale d'un virus hautement pathogène et hautement contagieux pourraient facilement être multipliés par un facteur 100.
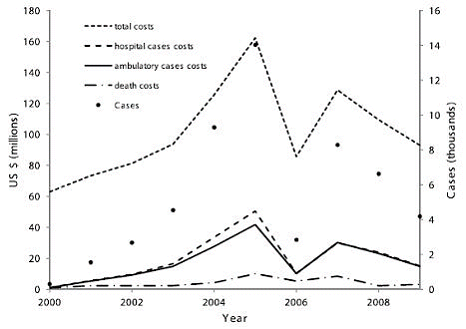
Même si l'exercice est complexe, il est néanmoins possible d'extrapoler le coût économique d'une maladie infectieuse émergente à partir de l'exemple de la dengue à Singapour.
Chaque année la dengue cause entre 50 et 100 millions d'infections à travers le monde et menace les 2,5 milliards d'habitants des régions tropicales et subtropicales . Il reste que l'on connaît encore peu l'impact économique de cette maladie dans les pays riches et sur l'évaluation du bon rapport qualité-prix des vaccins potentiellement disponibles ces prochaines années (d'ici un à deux ans).
Un début de réponse a été apporté par une étude réalisée par des chercheurs Singapouriens, visant à estimer les coûts directs et indirects de la dengue à partir des cas signalés dans les hôpitaux et par les médecins de Singapour 7 ( * ) . La dengue a un impact économique considérable du fait de l'activité extraordinaire des hôpitaux, de la multiplication des arrêts de travail et des risques de décès des cas symptomatiques, de l'ordre de 100 millions de dollars par an pour 10 000 malades environ. Les gouvernements ont tenté de réduire les risques de dengue par des stratégies de contrôle des moustiques -souvent très coûteuses- en éliminant les nids d'insectes et en diffusant des insecticides dans la population. En dépit de ces efforts, le nombre de cas de dengue est resté relativement élevé.
Estimer le coût d'une maladie recèle de nombreuses difficultés. Le principal écueil est celui de la sous-déclaration des cas de dengue par les professionnels de santé (hôpitaux et soins ambulatoires) aux organismes de veille sanitaire. Une autre complexité de taille réside dans l'hétérogénéité des coûts ; afin d'obtenir des estimations satisfaisantes, il est nécessaire d'agglomérer les coûts médicaux et les coûts indirects supportés par les individus et la société (absentéisme scolaire, arrêts de travail) ainsi que le coût de la lutte anti vectorielle.
La gestion économique des menaces sanitaires liées à la dengue va se trouver bouleversée par la mise au point prochaine d'un vaccin et il apparaît urgent d'évaluer dès à présent le bon rapport qualité-prix de celui-ci en comparaison des méthodes classiques de prévention. La mise à disposition d'un nouveau vaccin ne doit pas conduire les autorités sanitaires à abandonner ces méthodes et à se précipiter vers une gestion « tout-vaccin ». Pour prévenir de telles réactions, l'étude présente les estimations des coûts du futur vaccin et détermine le plafond de prix à partir duquel le recours au vaccin ne se justifie plus économiquement.
IMPACTS ÉCONOMIQUES DE LA DENGUE À SINGAPOUR
|
|
Source : National University of Singapore, Biodefence Centre, Ministry of Defence, Centre for Health Services Research, , Program in Emerging Infectious Diseases, Duke-NUS Graduate Medical School, Singapore, Singapore, 2011
L'évaluation de l'impact économique de la dengue comporte également des zones aveugles signalées par les auteurs de l'étude. Il est quasiment impossible d'évaluer les coûts réels du vaccin étant donné que celui-ci pourrait se révéler être moins efficace que prévu ou qu'il pourrait provoquer des effets secondes qui y en surenchérirait le cout. De même, l'impact de l'épidémie de dengue sur l'économie du tourisme à Singapour est particulièrement difficile à chiffrer. En tout cas, cette méthode pourrait inspirer notre conception des politiques de santé publique en y intégrant pleinement, mais pas uniquement, la dimension économique. La pertinence de ces études, outre l'irréductible incertitude inhérentes aux crises sanitaires, repose néanmoins sur la mise à disposition d'une base de données épidémiologique unique alimentée en temps réel.
II. QUELLES TENDANCES POUR DEMAIN ?
L'avenir est certes imprévisible. A fortiori pour les maladies infectieuses dont le développement dépend en grande partie de comportements humains qui sont, eux-mêmes, souvent à la racine de nombre d'émergences. Cet aspect non linéaire de la dynamique des émergences rend en effet toute prévision impraticable .
En revanche, rien ne nous interdit - bien au contraire - de réfléchir dès à présent aux facteurs, et à la combinaison des facteurs, qui forment l'environnement de ces pathogènes, qui expliquent leur apparition ou leur développement et qui peuvent ou non structurer une réponse sociétale.
Dans leurs grandes lignes, ces facteurs sont bien connus et ils peuvent être répartis en deux grandes catégories :
- les facteurs qui influent sur la transmission des pathogènes (modes de transports, grands rassemblements humains, modes d'élevage ou proximité avec le monde animal, etc...) ;
- les facteurs qui influent sur la virulence des pathogènes (comme le fonctionnement des systèmes de santé, la préparation de la population aux pandémies, les capacités d'accès aux soins en urgence, etc....).
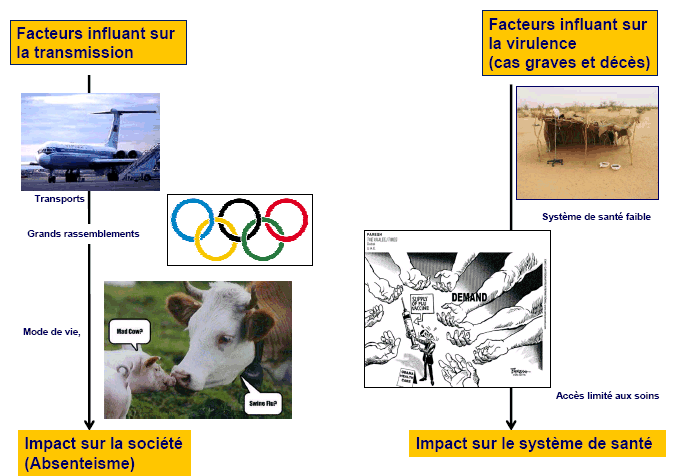
Source : OMS Sylvie Briand
Dans une classification des déterminants principaux à l'origine de l'émergence dans les populations humaines de 177 agents étiologiques responsables de maladies infectieuses émergentes, Woolhouse et Gowtage-Sequeria ont présenté en 2005 quelques exemples de pathologies associées à ces facteurs principaux.
Les dix principaux facteurs d'après leur importance, sont, dans l'ordre les suivants :
1. Changements d'usage des sols, pratiques agricoles et agronomiques et procédés liés (exemples : infection à virus Nipah en Asie du Sud-Est, ESB) ;
2. Changements démographiques, sociétaux et comportementaux (exemples : coqueluche humaine, VIH, syphilis) ;
3. Précarité des conditions sanitaires (exemples : Choléra, tuberculose) ;
4. Conditions liées à l'hôpital ou à des erreurs de soins et de pratiques médicales (exemple : maladies nosocomiales, staphylococcus aureus, pseudomonos assuginosa) ;
5. Evolution des agents pathogènes (résistance aux antibiotiques, augmentation de virulence (ERG, Chikungunya, A :HN, H5N1) ;
6. Contamination par les aliments ou l'eau (E coli, ESB, Salmonela) ;
7. Voyages et échanges humains intercontinentaux (Dengue, grippe saisonnière, H5N1) ;
8. Défauts, désorganisation des systèmes de santé et de surveillance (Maladie du sommeil en Afrique centrale, maladies à tique et tuberculose en ex-URSS) ;
9. Transports économiques de biens commerciaux et d'animaux (Virus Monkeypox, H5N1, Salmonela) ;
10. Changement climatique (Paludisme en Afrique de l'Est, dengue en Asie du Sud-Est, letshmaniose viscérale dans l'Europe du Sud).
Ce classement est confirmé par une autre étude de 2008 qui place en tête des facteurs déterminants des évolutions entre 1940 et 2004 les changements dans l'usage des terres, les changements dans l'agriculture et l'industrie agricole, le commerce et les voyages internationaux, la sensibilité de l'homme à l'infection et le changement dans « les industries médicales » .

A. EVOLUTION FUTURE DES PRINCIPAUX FACTEURS OU VARIABLES
1. La démographie et la concentration urbaine
Les évolutions récentes de la démographie humaine constituent nécessairement un élément déterminant dans le développement de nouvelles maladies infectieuses. Non seulement, la population mondiale est en augmentation constante -passant de 6,5 milliards d'habitants en 2012 à 9 milliards en 2025-, mais en outre elle se rassemble dans de vastes mégalopoles . Désormais, plus de la moitié de la population du Globe vit dans des villes.
EVOLUTION DE LA POPULATION MONDIALE RURALE ET URBAINE 1950-2030
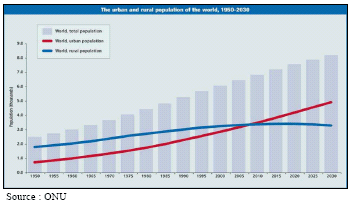
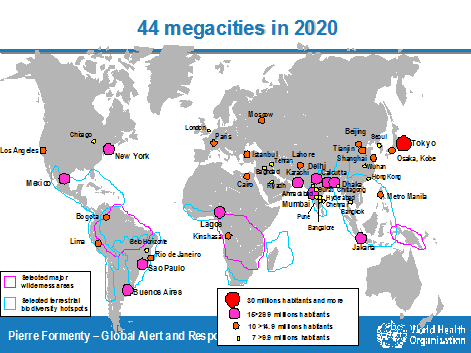
La plupart de ces nappes urbaines - qui sont autant de viviers pour de potentielles explosions virales - sont situées dans des pays du Sud, comme le montrent les cartes suivantes de la répartition d'ici à 2030 des populations rurales et urbaines et des 44 futures mégacités de l'an 2020 qui seront toutes à proximité de zones marquées par une forte biodiversité ou occupées par la faune sauvage.
RÉPARTITION DES POPULATIONS RURALES ET URBAINES 1950-2000-2030
|
|
Ces zones sont précisément celles où les virus émergents possèdent des capacités importantes de recombinaisons et de réassortiments génétiques favorisant les mutations ouvrant la voie à des infections humaines. Souvent dépourvues en outre de conditions sanitaires minimales, ces villes sont ainsi propices à l'amplification des épidémies.
POPULATIONS N'AYANT PAS ACCÈS
À DES
SERVICES SANITAIRES CONVENABLES
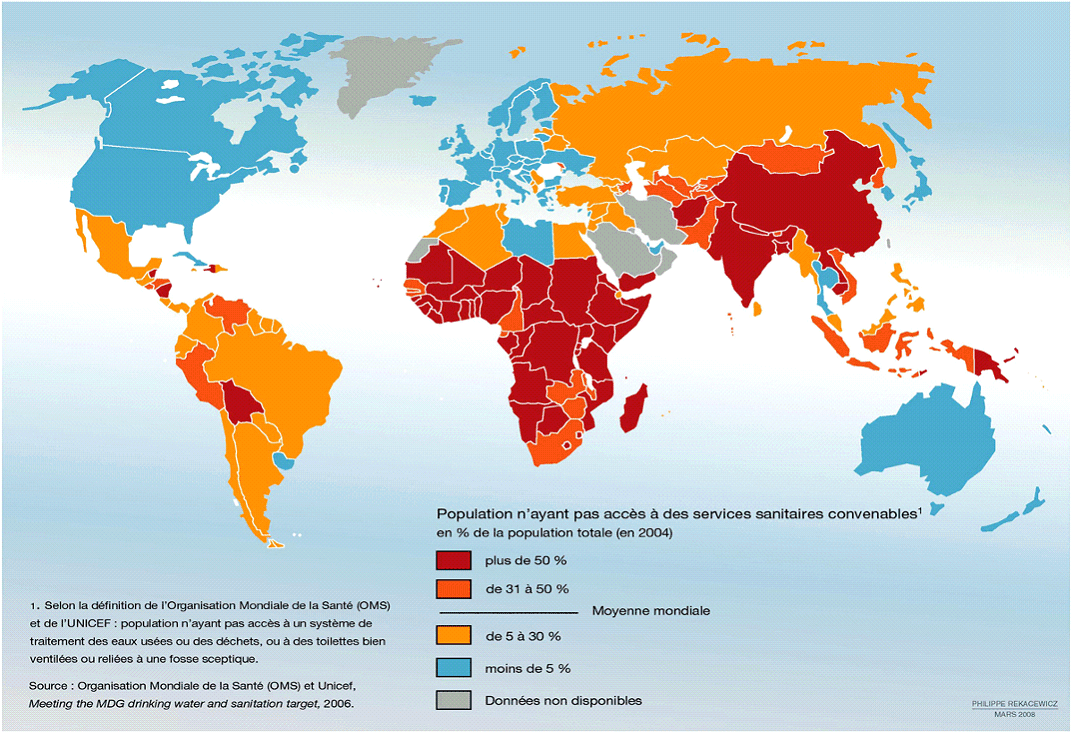
Source : Philippe Rekacewicz Le Monde Diplomatique 2008
Les conséquences de cette concentration urbaine de la population mondiale sont une circulation plus rapide et plus intense des éléments pathogènes, une phase primaire de développement des infections plus précoce, de nouvelles immunités de certaines maladies. Les évolutions urbaines qui tendent à supprimer les limites entre le monde urbain et le monde rural conduisent à la création de nouveaux niveaux modes de transmission des pathogènes qu'amplifient en outre les inégalités sociales à l'intérieur des villes ou entre les villes et les campagnes.
DÉVELOPPEMENT DES TAUDIS DANS LES PAYS DU SUD ET DU NORD
(NAIROBI ET PARIS)

Source : Gérard Salem (IRD)
Il faut souligner que près d'un milliard d'êtres humains sur les 3 milliards actuels de citadins - soit environ 15 % de la population mondiale totale -, vivent dans des bidonvilles. Si les campagnes comptent beaucoup de paysans pauvres, c'est néanmoins dans les villes que les populations les plus défavorisées vivent dans les conditions les plus pénibles. En Amérique du Sud, 26 % de la population vit dans des bidonvilles, en Afrique du Nord, 25 %, en Asie du Sud, 14 %, au Moyen-Orient, 13 %. 90 % des bidonvilles se trouvent au Sud, la Chine et l'Inde concentrant toutes deux 40 % des taudis du monde. Dans toute l'Afrique, ce sont trois urbains sur quatre qui vivent dans des conditions d'hygiène déplorables.
Des pathologies nouvelles (comme la dengue, la malaria ou le Chykungunia) ou anciennes (comme la dysenterie, la tuberculose) apparaissent dans les quartiers défavorisés ou les bidonvilles aussi bien des villes du Sud que du Nord, n'épargnant plus les catégories mieux loties 8 ( * ) , un peu à l'image de ce que fut le choléra pour les villes occidentales au XIXème siècle (Londres ou Paris). Cette évolution démographique tendancielle globale et favorable à la concentration urbaine des populations défavorisées ne pourra que se poursuivre, car il s'agit d'une tendance lourde que ne pourraient inverser que des mesures volontaristes portant sur l'éducation, l'hygiène, l'assainissement ou la solidarité.
2. Les pratiques agricoles et la modification de l'usage des sols
La déforestation est devenue massive en Amazonie, en Indonésie, à Madagascar ou en Afrique tropicale. Cette tendance qui ne peut que s'accentuer au fur et à mesure des besoins en carburants d'origine agricole parallèlement à la diminution de l'extraction des huiles minérales, favorise le contact entre l'homme et les arbovirus autrefois abrités dans les grandes forêts humides équatoriales. Les routes ouvertes pour l'exploitation des bois exotiques rapprochent l'homme des grands singes, vecteurs en particulier des virus du Sida ou de la fièvre Ebola. La consommation de viande de brousse par les ouvriers de ces nouvelles exploitations forestières augmente encore la menace de contamination humaine.
L'installation d'élevages intensifs d'animaux divers comme les poulets, les cochons, les ruminants ou les poissons est à l'origine de nombreuses épidémies qui se sont développées ces dernières décennies : fièvre hémorragique du Venezuela, grippe H5N1 en Chine, virus Nipah en Malaisie, grippe H1N1 au Mexique.
Les déplacements d'hommes et d'animaux entre espaces urbains, agricoles et naturels (forêts adjacentes aux habitations notamment) favorisent également le développement de maladies infectieuses. En France, c'est la reforestation et la pullulation des rongeurs et cervidés qui semblent être à l'origine de l'émergence de la maladie de Lyme, transmise à l'homme par les tiques.
SCHÉMA CAUSAL DE L'ÉCOLOGIE DES MALADIES INFECTIEUSES ÉMERGENTES
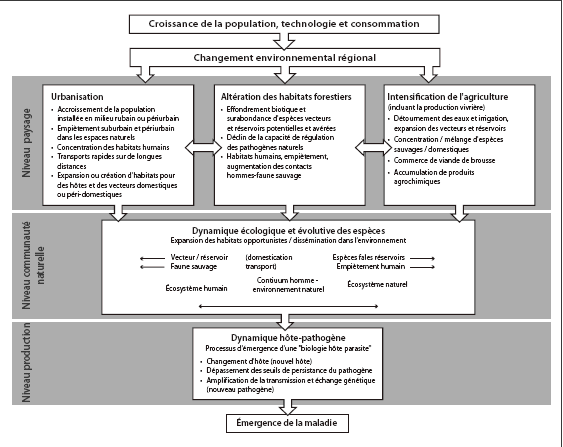
Source : Haut Conseil de la Santé Publique 2010
Cette variable agricole et environnementale semble maintenant devenue déterminante pour les prochaines décennies . Elle apparaît en tête des classements dans les causes d'apparition des nouvelles maladies infectieuses. Elle implique de ce fait la prise en compte du rapprochement entre médecine humaine et médecine animale : des évolutions positives pourront avoir lieu si ce rapprochement est effectif, si des recherches biomédicales sont menées de manière pluridisciplinaire entre médecins et vétérinaires, si l'ensemble des activités liées à la chaîne alimentaire agissent dans le sens de la protection sanitaire des populations.
3. La mondialisation des échanges de biens et de marchandises
Les dernières décennies ont été marquées par une modification en profondeur des méthodes de transport des biens et des marchandises - et par là des volumes transportés à travers la planète - par le système du containeur qui a été inventé en 1956 par un chauffeur routier américain. A titre d'exemple, c'est maintenant presque un containeur par seconde qui franchit un port américain toutes les secondes, 72 000 par jour et plus de 26 millions par an. Mille porte-conteneurs passent chaque jour par le détroit de Gibraltar. Ce flux de containeurs reflète l'ampleur prise par le commerce international et l'importance du trafic maritime pour le transport de marchandises (90 % des marchandises produites et consommées dans le monde passent une fois par la mer) qui porte sur environ 200 millions de conteneurs par an transportés par 100 000 cargos.
Or, après la phase d'émergence d'une nouvelle maladie, les échanges de biens par voies aériennes ou maritimes sont souvent à l'origine de la phase de diffusion du pathogène d'origine. Les transports de marchandises sont ainsi devenus un des facteurs déterminants de l'explosion de certaines épidémies dans le monde.
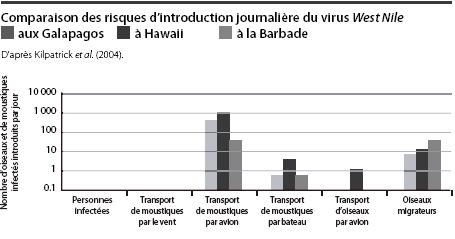
Source : Haut Conseil de la Santé Publique
Ce fut probablement le cas pour le virus du Monkeypox qui aurait atteint les Etats-Unis au moyen d'une cargaison de rongeurs sauvages infectés en provenance du Ghana. Ce fut aussi sans doute le cas pour le Chikungunya et le virus de la dengue qui se sont répandus dans le monde entier par l'intermédiaire de moustiques ou de larves transportés sur des bateaux dans de vieux pneus usagés destinés à des trafics de rechapage.
DISSÉMINATION DU VIRUS ET SES VARIANTES DU CHIKUNGUNYA DANS LE MONDE PAR LES ÉCHANGES DE DE MARCHANDISES
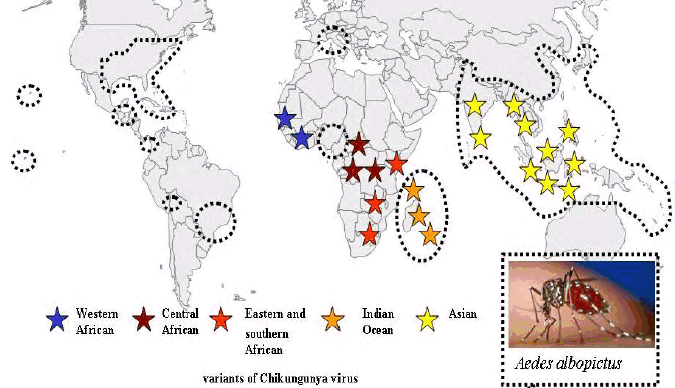
Sources : Philippe Parola, Xavier de Lamballerie, Jacques Jourdan, Clarisse Rovery, Véronique Vaillant, Philippe Minodier, Philippe Brouqui, Antoine Flahaut, Didier Raoult, Rémi N. Charrel www.cdc.gov/eid 2006
Mais d'autres modes de transport (voitures ou trains) sont aussi des moyens d'expansion des pathogènes . Ce fut sans doute le cas du virus H5N1 transporté, peut-être par des oiseaux migrateurs, mais aussi probablement par des volailles importées de Chine par le transsibérien dans le cadre d'un trafic illégal. L'intensification des échanges de marchandises dans le cadre de la mondialisation de l'économie a eu surtout pour conséquence la disparition de fait des mesures de quarantaine et de contrôles sanitaires aux frontières. En effet leur réactivation aurait des conséquences économiques et financières considérables. Il est peu probable que ce facteur évoluera en tendance de manière inverse.
4. La progression du transport aérien
Parallèlement à la progression considérable du transport maritime, on constate également la progression considérable du transport aérien de marchandises, comme de passagers, comme l'indique l'Organisation internationale de l'aviation civile (OACI).
LES PRINCIPALES ROUTES AÉRIENNES DANS LE MONDE
En moyenne, le trafic de passagers transportés par avions progresse chaque année de 6 % avec 80 millions de personnes se déplaçant dans les pays du Nord et un milliard de personnes franchissant annuellement les frontières. En 2011, le trafic aérien dans le monde a, malgré la crise dans les pays développés, continué à progresser de 7,4 %, de près de 12 % au Moyen-Orient ; la zone Asie-Pacifique représente maintenant près du quart du trafic mondial international malgré le ralentissement des déplacements aériens à destination du Japon à la suite des catastrophes de 2011.
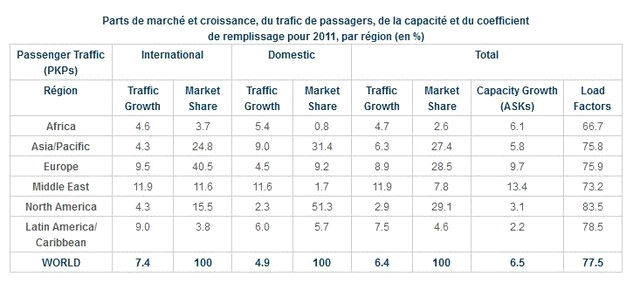
Source : OACI 2012
Mais cette tendance continue de la progression des déplacements par avion représente aussi un danger de propagation des maladies infectieuses émergente à période d'incubation courte. Plusieurs exemples semblent le confirmer. Le virus West Nile s'est propagé en 1999 à New-York par l'intermédiaire d'un passager contaminé venu du Moyen-Orient. Le virus du SRAS est arrivé de Chine, où il avait démarré chez l'homme à Shanghai, au Canada à Vancouver et à Toronto en 2003 dans les mêmes conditions après avoir essaimé en moins de deux semaines dans différents hôpitaux de Hong-Kong, de Singapour et de Hanoï. Aucune région du monde, aucun pays ne peut plus se dire à l'abri des risques allogènes.
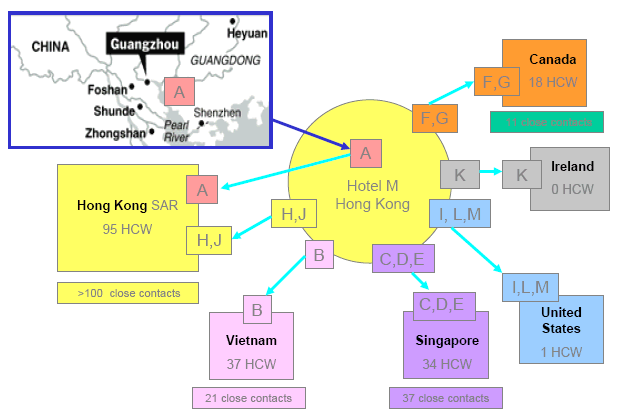
L'exemple de la diffusion du SRAS en tant que maladie émergente est particulièrement illustratif de certaines menaces potentielles en termes de santé publique. Cette épidémie subite, qui a emprunté le transport aérien pour se répandre sur la planète entière, a montré la fragilité des sociétés humaines face à l'apparition de nouveaux agents infectieux : en quelques mois (de novembre 2002 à juillet 2003), cette maladie a provoqué la mort de 774 personnes, dont la grande majorité était des personnels soignants. Les hôpitaux ont été paralysés. Les isolements, quarantaines et restrictions de circulation des personnes ont eu un impact économique temporaire limité aux secteurs du tourisme et des voyages. Est on d'ailleurs bien certain qu'il serait possible dans un pays comme la France d'interdire pendant plusieurs semaines les entrées et les sorties des personnes présentes dans un hôpital 9 ( * ) ?
Source : OMS
Heureusement, dans le cas du SRAS, l'agent pathogène était peu transmissible à courte distance, contrairement au virus de la grippe. La contagion n'était effective seulement quelques jours après l'apparition des symptômes alors que les personnes infectées étaient déjà alitées. Comme l'a estimé le Professeur Arnaud Fontanet : « Nous avons eu beaucoup de chances ! ». Mais le raisonnement prospectif ne peut pas toujours recourir à la chance...
5. Les déplacements humains
Les déplacements de populations dans le monde sont massifs. On estime que, à l'heure actuelle, 200 millions de personnes vivent en dehors du pays où elles sont nées . De très courtes durées dans le cadre de voyages touristiques, de pèlerinages ou d'affaires, ces déplacements peuvent être de plus longues durées en cas de conflits, de violences politiques ou de changements des modes de vie à la suite des modifications du climat. Dans chacune de ces migrations, des populations immunologiquement « naïves » sont confrontées à des maladies pour lesquelles elles ne sont pas ou protégées ou préparées, devenant ainsi lors de leur retour dans leur pays d'origine des vecteurs de nouvelles maladies.
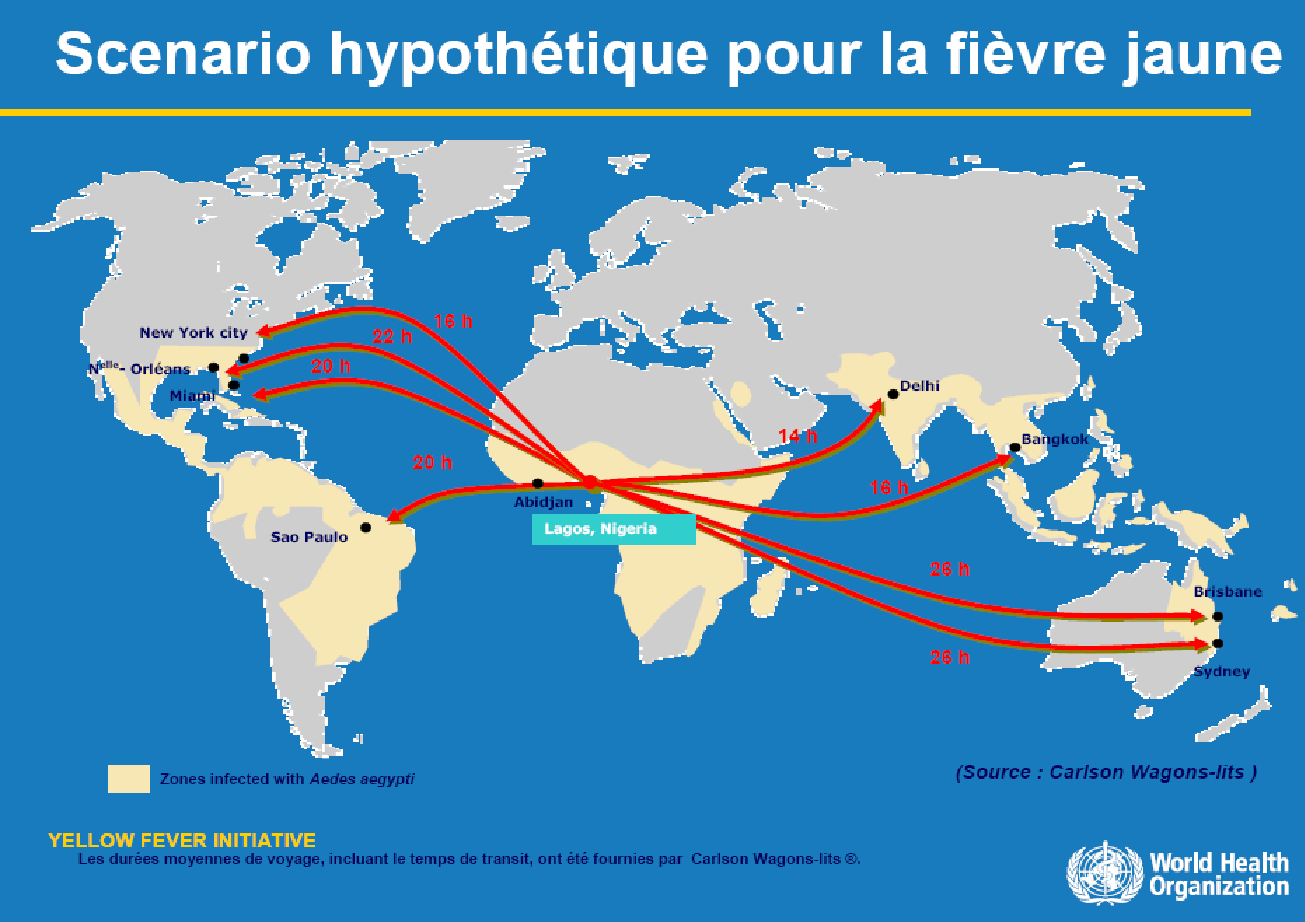
Selon les statistiques fournies par EuroTravNet 10 ( * ) , chaque mois 100 millions de voyageurs se déplacent vers les pays développés. 50 000 rencontrent des problèmes de santé pendant leur voyage, 8 000 consultent un médecin, 5 000 doivent être alités, 1 100 sont incapables de poursuivre leur voyage ou de retourner chez eux, 300 doivent être hospitalisés pendant ou après leur voyage, 50 doivent être rapatriés et 1 décède. La part des maladies infectieuses dans l'origine de ces problèmes de santé est de 1 %. Dans un scenario de l'OMS sur la dissémination de la fièvre jaune partant par exemple de Lagos au Nigeria avec des passagers dans des avions, la maladie toucherait l'ensemble de la planète en moins d'une journée .
Par ailleurs, selon le Haut Commissariat aux réfugiés, il y aurait actuellement 43 millions de personnes déplacées dans leur propre pays en raison de facteurs multiples qui se combinent comme la pression démographique, la rareté des ressources en eau, l'insécurité alimentaire, l'urbanisation et le changement climatique. Ce phénomène a tendance à s'amplifier depuis quelques décennies et l'humanité n'a pas les ressources ou les solutions pour freiner ces nouvelles migrations de populations. Les réfugiés victimes de violences politiques seraient environ 16 millions et les demandeurs d'asile un million 11 ( * ) .
Ces déplacements de populations posent plusieurs problèmes : risques pour les personnes en mouvement d'être contaminées par des maladies pour lesquelles elles ne sont pas immunisées, possibilité de transférer une maladie vers le pays de résidence et de conduire les soignants à effectuer de mauvais diagnostics, augmentation des potentialités de transfert des pathogènes par les voyageurs devenus vecteurs des infections. Le graphique suivant montre cet effet à travers l'exemple de l'apparition des cas de Chikungunya en France.
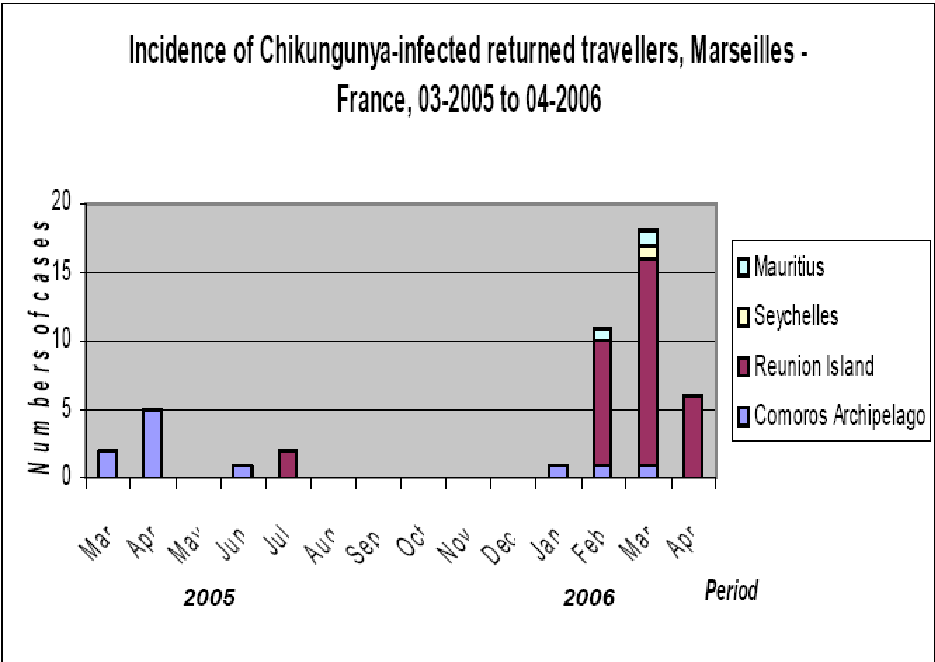
Source : Philippe PAROLA EuroTravNet European Centre for Disease Prevention and Control Collaborative Network for Travel and Tropical Medicine
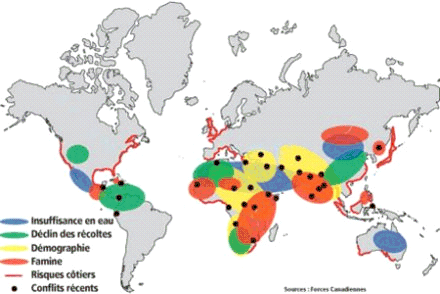
Il est en outre frappant de constater que les nappes urbaines les plus touchées par les déplacements de population sont également celles qui sont situées dans les zones principales d'apparition des nouvelles maladies infectieuses comme le montre cette carte des forces armées canadiennes où sont pris en compte les principaux facteurs : ressources en eau, déclin des récoltes, démographie, famine, risques d'inondation, conflits.
LES PRINCIPALES CAUSES DE DÉPLACEMENTS DES POPULATIONS DANS LE MONDE
|
|
Source : Forces armées canadiennes
Sans tomber dans un catastrophisme excessif, on peut penser que ces tendances lourdes vont se poursuivre, voire s'accentuer, dans les prochaines décennies notamment du fait des conséquences d'un changement climatique annoncé qui aurait de multiples impacts comme la montée des eaux dans les grandes mégalopoles côtières de l'Asie ou le déclin des récoltes dans les zones touchées par la désertification 12 ( * ) . Dans ces conditions il est probable que les risques de dissémination de nouveaux pathogènes vont également augmenter avec des populations en migration non protégées par la prémunition acquise par les populations des régions hôtes.
6. Le changement climatique
Le changement climatique n'est pas classé parmi les facteurs importants pour l'apparition de nouvelles maladies infectieuses émergentes . On pense néanmoins que le réchauffement climatique, en atténuant les contrastes entre les différentes régions du globe, favorise l'implantation de vecteurs ou de pathogènes nouveaux sur des milieux jusqu'alors indemnes de certaines pathologies comme la dengue ou le Chikungunya en Europe, le virus de West Nile aux Etats-Unis, la fièvre de la Vallée du Rift dans certaines régions d'Afrique ou même la grippe aviaire.
Néanmoins les recherches sur le développement chrono-environnemental ou les fluctuations temporo-spatiales de certaines maladies comme le choléra ou le paludisme - en particulier en zones urbaines - laissent à penser que les bouleversements climatiques auxquels notre planète est aujourd'hui exposée ne pourront qu'exacerber les tendances épidémiologiques actuelles. La multiplication des épisodes de canicule dans les villes a conduit par ailleurs à l'installation de systèmes de climatisation artificielle requérant des tours aéro-réfrigérantes souvent à l'origine de manifestations de cas de légionelloses transmises par voies aériennes.
LA RELATION ENTRE LE PHÉNOMÈNE D'EL NINO ET LA FIÈVRE DE LA VALLÉE DU RIFT
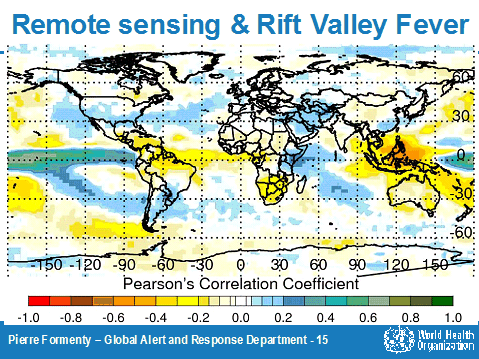
Pour autant, le lien direct entre le changement climatique et l'apparition de nouvelles maladies n'est pas établi . L'enchaînement des facteurs est trop complexe et l'apparition d'une infection soumises à trop d'incertitudes et de hasards pour que ce facteur soit, pour l'heure, considéré comme déterminant, même s'il joue incontestablement un rôle dans l'orientation des autres variables (modes de vie, conditions d'exploitation des sols, évolution des pratiques d'élevage, etc...).
LES PRINCIPAUX BASSINS D'ÉMERGENCE DE LA DENGUE ET DU CHIKUNGUNYA
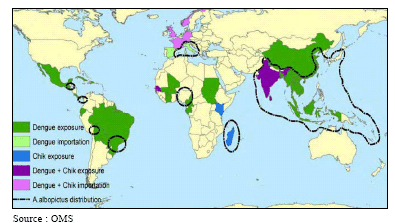
En revanche, la multiplication de certains vecteurs (tiques, moustiques, moucherons etc...) et leur pullulation à la suite des modifications de certains éléments climatiques (humidité et chaleur notamment) est probablement à l'origine de l'apparition de nouvelles maladies animales dans des zones jusqu'alors préservées (comme la fièvre catarrhale du mouton en Europe du Nord transportée par un moucheron hématophage venant de l'Afrique, du Maghreb ou du Moyen-Orient ou comme la maladie de Schmallenberg apparue fin 2011 en Allemagne et qui s'est depuis répandue dans toute l'Europe de l'Ouest).
Or les zoonoses présentent, elles, un risque majeur d'émergence de nouvelles maladies infectieuses chez l'homme. C'est donc par le lien indirect entre santé animale et santé humaine que le facteur climatique joue indiscutablement un rôle. Rôle qui ne peut malheureusement pas baisser à l'avenir si on se rapporte aux prévisions du GIEC.
7. L'évolution de la recherche médicale
La recherche médicale a fait des bonds considérables avec les progrès des outils d'investigation (puissance des calculateurs permettant le séquençage à haut débit, l'utilisation de la puce à ADN, etc...), la rapidité de transmission des résultats et des travaux entre laboratoires dispersés dans le monde entier grâce à internet, la possibilité d'accéder à des souches de plus en plus variées et d'origines lointaines du fait de la facilité des transports à longue distance, et, d'une manière générale aux progrès des échanges dans le cadre de la mondialisation.
Néanmoins un certain nombre d'obstacles au développement de la recherche médicale existent résultant pour l'essentiel des nouvelles réglementations mises en oeuvre dans le cadre du principe de précaution ou en fonction de nouvelles préoccupations environnementales (OGM, protection des animaux, prélèvements humains, etc...).

Source : Institut Pasteur 2012
Dans l'hypothèse où, sauf accident économique majeur, la recherche se poursuivrait dans des conditions similaires à celle des dernières décennies, il est probable que ce facteur restera un contributeur déterminant pour limiter les menaces que font peser l'apparition de nouveaux virus ou de nouveaux vecteurs de maladies infectieuses.
B. PROBABILITÉS DE RÉALISATION DES DIFFÉRENTS SCENARII
Au-delà de l'examen en tendance des facteurs favorisant l'apparition de nouvelles maladies infectieuses, la réflexion peut se poursuivre par la construction ou la description de différents scenarii . Différents exercices ont été menés à grande échelle au Royaume-Uni, en Chine et dans la zone Asie Pacifique, ainsi qu'aux Etats-Unis qui, avec la série des TopOff ayant débuté en 2000, sont à l'origine de cet engouement pour le scenario planning, ou encore Israël qui est à l'initiative de cette méthode dans le domaine de la lutte contre le terrorisme (1987).
La Commission européenne a commencé à s'y intéresser en 2002 avec l'exercice Euratox , qui simule un attentat radiologique. Une douzaine de projets, scénarios et exercices, ont été soutenus par la Commission en 2004 13 ( * ) .
Par ailleurs, s'il est vrai que la France n'est pas en pointe dans ce domaine, on peut néanmoins citer les travaux du SGD(S)N et le Livre blanc sur la sécurité intérieure et la lutte contre le terrorisme (2006), lequel consacre l'un de ses sept scénarios à un événement bioterroriste infectieux. Deux organismes se sont néanmoins engagés dans cet exercice : le Haut Conseil de la Santé Publique (HCSP) et l'INRA.
1. L'étude du Haut Conseil de la Santé Publique (HCSP)
Pour le Haut Conseil de la Santé Publique 14 ( * ) , sur la base des expériences les plus récentes en France, trois scenarii d'identification et de réponse aux phénomènes infectieux émergents doivent être pris en compte :
a) L'importation d'un agent émergent signalé, voire identifié, depuis un certain laps de temps à l'étranger ou dans des territoires éloignés
C'est le schéma le plus fréquent et le plus probable, à l'exemple du SRAS qui est décrit dans la première partie de ce rapport. La réponse à ce schéma est perfectible mais est relativement confortable en termes de prise de décision, de délai d'action, de risque médiatique et politique.
b) L'émergence sur le territoire national d'une nouvelle maladie inconnue
Ce scénario inclut deux possibilités :
- l'émergence nouvelle d'un agent ou d'une souche, et
- l'introduction d'un agent pathogène, suivie de sa diffusion secondaire, passées inaperçues et détectées tardivement.
Ce dernier scénario « d'émergence autochtone », statistiquement plus rare, représente toutefois celui sur lequel il est indispensable de se pencher pour améliorer nos capacités de détection, d'alerte et de réponse, à l'exemple du Chikungunya à La Réunion en 2005-2006.
c) La réémergence d'agents précédemment connus et jugés maîtrisés sur le territoire national,
L'exemple est celui de la tuberculose ou certaines maladies sexuellement transmissibles.
2. La réflexion prospective par scenarii de l'INRA pour les maladies infectieuses animales
Cette réflexion a fait appel d'abord à l'analyse documentaire, puis à une série d'auditions et enfin à un atelier de prospective selon la méthode « classique » en trois étapes de la prospective. Ce travail a notamment permis à l'INRA de préciser les enjeux de ces nouvelles maladies infectieuses animales et d'adapter par anticipation l'organisation interne et les protocoles de l'Institut.
a) Principales composantes susceptibles d'influer l'occurrence des maladies animales en 2020
(1) Gravité des maladies émergentes et des épidémies ;
(2) Capacités cognitives face aux maladies émergentes et épidémies ;
(3) Gouvernance mondiale en matière de santé des animaux ;
(4) Articulation des rôles, en France, en matière de recherche, d'expertise, d'évaluation et de gestion des risques.
b) Combinaison d'états de ces composantes pour élaborer des scénarios :
(1) Scénario 1. La situation est maîtrisée
Les avancées scientifiques et institutionnelles au plan national et international permettent une maîtrise des maladies émergentes, même dans le cas de pathogènes nouveaux et dangereux. La France y contribue pleinement, dans le cadre européen.
(2) Scénario 2. Des risques élevés de maladies à fort impact
Des risques importants liés aux maladies émergentes, face auxquels la recherche est impuissante. Les nations, dont la France, sont incapables de coopérer
(3) Scénario 3. Un « chacun pour soi », générateur de tensions
Face à l'incapacité des Etats à coopérer pour mettre en oeuvre des politiques de prévention, les réponses sanitaires existent, mais sont curatives et ne bénéficient qu'à certains pays ou certaines zones, ce qui crée des tensions fortes
(4) Scénario 4. La France, partenaire peu dynamique
La communauté internationale avance vers des réponses scientifiques et trouve des régulations efficaces, mais la France, par manque d'articulation entre capacités de recherche et bases de données sur les risques, n'est pas en capacité de développer suffisamment des approches épidémiologiques. Elle ne contribue pas autant qu'il aurait été souhaitable à l'affirmation scientifique et géopolitique de l'Europe en ces domaines.
c) Enjeux et rôles pour l'INRA
L'INRA a tiré comme conclusions de cet exercice de prospective qu'il est nécessaire d'avoir une vision globale des risques pour déboucher sur des actions efficaces. Mais cette vision souffre de contradictions institutionnelles qu'il faut résoudre en développant les interactions avec les acteurs de la santé des animaux et en concevant des dispositifs pour construire et résoudre les bonnes questions de recherche.
3. L'exercice de prospective du gouvernement britannique
Cet exercice, qui a été réalisé avec des moyens humains très importants - le projet a fait intervenir plus de 300 experts, acteurs et partenaires de pointe de presque 30 pays, ainsi que de nombreuses organisations internationales - a été construit autour de 19 questions principales qui circonscrivent l'ensemble du sujet :
1. Quelle menace les maladies infectieuses posent-elles à l'heure actuelle ?
2. Quelle vision nos dirigeants mondiaux ont-ils pour les maladies infectieuses à l'avenir ?
3. Comment la menace pourrait-elle évoluer au cours des 25 prochaines années ?
4. Quelles sont les épidémies majeures qui sont susceptibles d'émerger à l'avenir, et quel pourrait être leur degré de sévérité ?
5. Quels sont les facteurs qui détermineront les changements de risque ?
6. Quel impact le changement climatique pourrait-il avoir sur les maladies infectieuses ?
7. Pourquoi est-il probable que les systèmes de détection, d'identification et de surveillance (DIS) seront si importants pour la gestion sanitaire à l'avenir ?
8. Quels sont les avantages en puissance des futurs systèmes de DIS ?
9. Quels sont les facteurs qui ont l'influence la plus marquée sur la mise en place efficace des futurs systèmes de DIS ?
10. Quels sont les choix stratégiques dont dépendent la gestion sanitaire et les systèmes de DIS futurs ?
11. Quels sont les choix en matière de gouvernance et de règlementation ?
12. Quels sont les choix en matière de normes et d'interopérabilité ?
13. Comment pouvons-nous exploiter au mieux les percées exogènes ?
14. Quels sont les choix fondamentaux pour l'Afrique ?
15. Quelles sont les implications pour la science ?
16. Quelles sont les implications pour la technologie et les systèmes ?
17. Quelles sont les implications en termes de capacités et compétences ?
18. Quelles sont les implications en termes de mobilisation du public ?
19. Quelles sont les étapes suivantes ?
Pour ses auteurs, ce projet est original à trois titres :
1. Ce projet a examiné les maladies dans l'ensemble des espèces humaine, animales et végétales ;
2. Il a fait intervenir des experts de diverses disciplines - des sciences sociales à la génomique, et de l'observation de la Terre à l'épidémiologie ;
3. Il a comparé la situation dans les pays industrialisés et ceux en voie de développement - l'Afrique sub-saharienne et le Royaume-Uni ayant servi d'exemples.
S'agissant des grandes tendances sanitaires dans les 10 à 25 années à venir, le rapport estime que les prochaines grandes épidémies seront plus ou moins liées à huit grandes familles de maladies infectieuses. Cette liste n'est assurément pas complète, mais elle a été compilée sur des bases solides et elle illustre la diversité des défis futurs que ces maladies représentent en matière de gestion sanitaire :
1. Nouvelles espèces pathogènes et nouveaux variants ;
2. Agents pathogènes qui acquièrent une résistance ;
3. Maladies qui sont transmises d'espèces animales à l'homme (zoonoses) ;
4. VIH/SIDA, tuberculose et paludisme ;
5. Maladies épidémiques des végétaux ;
6. Infections respiratoires aiguës ;
7. Infections transmises sexuellement ;
8. Maladies animales qui traversent les barrières nationales et qui sont transfrontalières.
Le projet a effectué une analyse détaillée des caractéristiques de quatre classes de systèmes de DIS importantes - dénommées « Défis pour l'usager « (DU) qui sont en fait des leviers d'action :
- utilisation de nouvelles technologies de l'information pour la capture, l'analyse et la modélisation des données pour la détection précoce d'événements pathologiques infectieux ;
- recours à la génomique et à la post-génomique pour la détection et la caractérisation précoces d'agents pathogènes nouveaux ou qui ont nouvellement acquis une résistance/virulence ;
- transfert de la technologie d'identification et de caractérisation de maladies infectieuses humaines à l'échelon individuel par la mise au point de systèmes de prélèvement « intelligents » ou de dispositifs portables à main (par exemple pour la réalisation de tests sur des fluides) ;
- dépistage à haut débit des maladies infectieuses dans les populations humaines et les espèces animales et végétales au moyen de marqueurs de substitution non invasifs (comme les rayons électromagnétiques ou des composés organiques volatils), par exemple dans les aéroports, les conteneurs de transport maritime/routier et les marchés de bétail.
S'agissant des rapports Nord-Sud, le rapport insiste beaucoup sur la place essentielle de l'Afrique en matière sanitaire . C'est sur ce continent que les leviers d'action peuvent jouer un rôle majeur qui, pour être apprécié, doit faire l'objet d'une balance entre les éléments positifs et les éléments négatifs :
Les éléments positifs :
- l'Afrique supporte le fardeau des maladies le plus lourd tout en possédant probablement les moyens de gestion sanitaire les plus bas du monde . Il est donc nécessaire que les ressources limitées soient ciblées précisément et efficacement, et les systèmes de DIS pourraient à cet égard jouer un rôle crucial ;
- de nouvelles approches pourraient réduire les coûts et rendre les dispositifs de DIS plus simples et plus faciles à utiliser . Par exemple, des bâtonnets diagnostiques de technologie avancée pourraient contribuer à réduire les besoins en personnel hautement qualifié. La télédétection par satellite couplée à une modélisation des maladies pourrait permettre de mieux prédire les flambées sans les difficultés associées à la surveillance sur le terrain ;
- de nouveaux dispositifs diagnostiques pourraient également rendre les échanges commerciaux plus sûrs.
Les éléments négatifs :
- le danger est que les entreprises et organisations qui développent de nouveaux systèmes de DIS axeront leurs efforts sur des maladies plus pertinentes aux pays riches , négligeant de ce fait des pathologies qui sévissent en Afrique ;
- un autre danger est qu'il est possible que les nouveaux dispositifs ne puissent pas fonctionner dans l'environnement de pays en voie de développement - par exemple si une alimentation en courant, une réfrigération ou une formation du personnel sont requises ;
- l'inquiétude qui règne en Afrique est que certains pays pourraient parfois exploiter les maladies à mauvais escient pour imposer ou justifier des barrières commerciales . Il serait important de veiller à ce que les nouveaux systèmes de DIS ne soient pas utilisés à ces fins.
S'agissant des leviers d'action , - c'est-à-dire des choix fondamentaux pour les responsables de l'élaboration de politiques -, l'étude britannique de prospective aboutit à trois conclusions principales :
1. il est essentiel d'adopter une approche réactive - pour la prise en charge des menaces existantes comme de celles imminentes. Il faut une attitude plus proactive et stratégique des décideurs politiques qui doivent mieux prendre en compte les menaces nombreuses et diverses pouvant émerger à l'avenir ;
2. une disparité extrême existe en matière de gestion sanitaire et de capacités de décisions dans différentes parties du globe . Pour pouvoir s'attaquer à des maladies rapidement où qu'elles surviennent, peut-on continuer à laisser cette disparité persister ?
3. les programmes de gestion sanitaire en place dans l'ensemble du monde manquent de cohérence . Il existe trop de programmes verticaux axés sur des maladies uniques. Ne faut-il pas adopter une approche plus unie dans la gouvernance sanitaire mondiale ? Par exemple, l'OMS, l'OIE et la FAO doivent mieux coordonner leur système mondial d'alerte précoce (et de réponse) (GLEWS, pour Global Early Warning System).
4. L'exercice de prospective sanitaire de la Chine
L 'exercice de prospective sanitaire mené par la Chine a reçu le soutien du Foresight britannique . De manière classique, la procédure a consisté à utiliser les facteurs identifiés par l'exercice britannique comme variables explicatives de l'émergence des maladies (sociétaux, économiques, biologiques ou environnementaux), à les adapter aux comportements des maladies et des variables en Chine, mais sans conduire à la construction de scenarii contrastés.
Les facteurs retenus ont été les suivants :
- déplacements de populations humaines, d'animaux et de produits d'origine animale d ans l'ensemble du pays et à l'étranger ;
- migrations intérieures ;
- évolution du tourisme - de et vers la Chine ;
- évolution du volume de déchets animaux - causant des problèmes d'élimination ;
- modification des styles de vie sexuelle - en théorie d'une manière qui augmentera le risque de contracter et de transmettre des maladies ;
- changement des attitudes du public - l'acceptation des risques associés aux maladies infectieuses diminuera significativement, en conjonction avec une augmentation des exigences du public en matière de sécurité et de protection ;
- évolution de l'uniformité génétique des cultures et des animaux ;
- progression globale des niveaux de prospérité et d'éducation .
Les évolutions en Chine de ces grandes familles de facteurs ont été décrites grâce à des interviews menées avec des experts chinois indépendants. Ces évolutions ont tenu compte non seulement des tendances négatives portant sur les cas humains ou animaux, mais aussi sur les opportunités offertes par des méthodes innovantes de surveillance et de nouvelles utilisations des hôpitaux, des antimicrobiens ou des vaccins. Il a été constaté qu'un grand nombre de ces facteurs sont similaires à ceux identifiés en ce qui concerne le Royaume-Uni et l'Afrique.
Il est apparu également que certaines tendances des comportements humains ou sociaux en Chine pourraient augmenter les risques de développement de certaines maladies infectieuses (en particulier celles qui sont sexuellement transmissibles ou qui résultent des conditions d'hygiène) tout en tenant compte des progrès dans la prise de conscience des risques par la population. Les résultats de cette réflexion prospective a montré que certaines régions en Chine pourraient rencontrer des difficultés à l'avenir, comme un nombre plus importants d'affections liées aux conditions d'hygiène, aux zoonoses ou d'autres formes de maladies infectieuses notamment celles transmises par voies sexuelles (comme le Sida).
La méthode ne conduisait pas à des prédictions précises. Mais le travail a identifié les groupes de maladies principales qui exigeraient une surveillance particulière et la mise en oeuvre de mesures de précaution . Il a aussi conduit à des recommandations portant sur le renforcement de la surveillance sanitaire et la définition des mécanismes de réponse à une pandémie d'origine animale non anticipée et d'autres menaces d'émergences infectieuses.
Les experts chinois ont ensuite examiné les tendances affichées par les facteurs déterminants susmentionnés et évalué leurs implications pour la menace infectieuse future. Ils en ont conclu que si les tendances escomptées se matérialisent et en l'absence de contre-mesures, il est probable que l'incidence des maladies qui suivent augmentera :
- infections nosocomiales (acquises durant un séjour hospitalier ou une consultation à un centre de soins) ;
- infections par des organismes résistants aux antimicrobiens ;
- infections transmises sexuellement , y compris l'infection à VIH ;
- infections à virus hématogènes associées aux soins de haute technologie (hépatite B et C) ;
- certaines infections d'origine alimentaire ;
- zoonoses en général ;
- infections importées et exotiques .
Cette expérience de prospective chinoise confirme le fait que , si l'évolution future des principaux facteurs influant sur l'émergence des maladies infectieuses peut être décrite avec suffisamment de précisions et de vraisemblance, en revanche la construction de scenarios est quasiment impossible, sauf à écrire des scenarii de science fiction.
5. L'exercice de l'organisation de coopération économique de la zone Asie-Pacifique
C'est précisément cette méthode de scénarios littéralisés de science fiction qui a été retenue par une réflexion prospective menée en 2007 par la Coopération économique pour l'Asie-Pacifique (APEC) dans le cadre d'un projet de prospective portant sur la convergence des technologies permettant de combattre les maladies infectieuses émergentes .
L'APEC est un forum économique intergouvernemental visant à faciliter la croissance économique, la coopération, les échanges et l'investissement de la région Asie Pacifique. L'origine de ce travail a été une déclaration des dirigeants des pays de la zone au regard des conditions de préparation pour faire face à une épidémie de grippe. Après une série d'interviews , le projet a réuni plusieurs séminaires au Japon et à Taïwan afin d'élaborer des recommandations pour les gouvernements des Etats de la zone Asie Pacifique en vue d'utiliser les nouvelles technologies dans trois domaines particuliers : les systèmes de surveillance en matière de bioterrorisme, l'observation de la terre, les outils de détection, diagnostic et identification des maladies.
Le recours à la méthode des scénarios littéralisés était justifié dans ce projet par le fait que, par définition, ceux-ci permettent de représenter des évolutions possibles alternatives aux évolutions en tendance, qu'ils autorisent des ruptures, qu'ils permettent de porter de nouveaux regards sur les phénomènes observés, qu'ils rendent possibles de nombreuses approches d'évènements complexes à travers des récits et enfin qu'ils ouvre la réflexion vers des stratégies permettant de modifier les évolutions prises en compte.
Les variables soumises à la réflexion de quatre groupes de réflexions portaient sur le social (santé, augmentation de la population, urbanisation, partage insuffisant des connaissances), la technologie (difficultés de transposition, nanotechnologies, modifications génétiques, suivi des évènements), l'économie (traités de libre-échange, économies auto-suffisantes, écart de richesses) et l'environnement (changement climatique, changements de comportement des vecteurs, modification dans l'usage des sols, modification des habitudes de consommation de viandes sauvages, terrorisme, brevets des pays développés, erreurs politiques).
Les incertitudes prises en compte concernaient des catastrophes naturelles majeures (tremblements de terre, éruptions volcaniques, etc...), la sécurité globale (catastrophes d'origine humaine, espèces inconnues, chocs technologiques), paniques locales ou globales, crise économique, partage insuffisant des connaissances, technologies non anticipées ou non planifiées.
a) Scénario 1 : « la malaria à Miami en 2017 »
Ce scenario imaginaire décrit l'évolution de la malaria importée à Miami par une famille d'Amérique latine. Le changement climatique conduit à des inondations et à des cyclones poussant les populations vers des zones où sévissent les moustiques. Dans les quartiers déshérités des banlieues de Miami se répand le virus de la malaria venu d'Amérique latine. A l'occasion d'un nouveau cyclone dévastateur, les transports et les services publics essentiels sont désorganisés. Le manque d'infrastructures ne permet plus de lutter contre les moustiques. Des souches résistantes apparaissent. Les réfugiés commencent à quitter Miami et à transporter l'épidémie en dehors de la Floride.
b) Scenario 2 : « 20 000 personnes mortes d'une maladie inconnue »
Ce second scenario commence par une situation chaotique à Bangkok où en deux semaines 20 000 personnes meurent et 50 000 sont malades d'un mal mystérieux. Les services médicaux sont débordés. Les affaires s'effondrent faute de personnels. Les transports sont désorganisés. Les gens commencent à constituer des stocks de nourriture, d'eau et de médicaments. Or on a découvert un millier de canards morts dans un élevage situé à 50 kilomètres de la ville et aussi quelques canards morts à Bangkok. Les analyses montrent que tous ont été victimes d'un flavivirus qui s'est attaqué à cet élevage parce qu'il hébergeait des canards génétiquement modifiés pour résister au virus H5N1 et rendus sensibles à certains virus transportés par les moustiques. Et ce sont aussi les moustiques qui se sont développés à Bangkok et qui ont transmis la maladie parce que le manque d'eau potable résultant de la trop forte progression démographique avait conduit les habitants à faire des réserves d'eau de pluie dans des jarres devant leurs maisons. Les autorités ont gardé la situation sous contrôle en faisant appel aux forces armées.
c) Scenario 3 : « des morts mystérieuses »
On apprend en octobre 2017 par un représentant de l'APEC que 5 000 personnes sont mortes d'une maladie mystérieuse avec un taux de mortalité de 20 %, un taux de 60 % de personnes en situation critique et 10 à 20 % de personnes échappant à la mort. Des scientifiques de France, Thaïlande, Canada et Taïwan découvrent que le virus baptisé « Archaea virus » est un virus d'origine animal datant de la période du Jurassique. En raison du réchauffement climatique, ce virus qui était emprisonné dans le sol gelé du Groënland a contaminé des animaux, puis des habitants du Groënland. Les scientifiques de la mission envoyés sur place se sont eux-mêmes contaminés au contact des populations. Le virus mutant, une transmission interhumaine a démarré. A l'occasion d'une conférence internationale de biotechnologie organisée à Paris, les scientifiques infectés ont transmis le virus à leurs collègues au cours d'un dîner. Ceux-ci ont alors transporté le virus dans leurs capitales respectives créant une situation épidémique mondiale.
d) Scenario 4 : « Syndrome émergeant des forêts humides »
Première hypothèse : la maladie est contenue
En 2009, une épidémie fait 600 morts dans dix pays différents sans qu'on en connaisse les raisons. Après investigation, on remonte à une rencontre entre scientifiques dans un pays de la zone tropicale humide. A l'époque 20 cas avaient été mentionnés présentant des symptômes similaires à ceux de la grippe, suivis de problèmes gastro-intestinaux conduisant à une issue fatale pour 20 % des malades dans les deux semaines suivant l'apparition des symptômes. Les survivants ont ensuite transmis la maladie autour d'eux. Un comité international de scientifiques pour combattre le syndrome des forêts humides (CISCSFH) mis en place en 2009 a commencé par donner des informations et des recommandations à la population conduisant notamment à cesser de perturber l'écosystème des forêts humides et d'éviter des contacts avec des vecteurs non identifiés. Après que le virus a été isolé, en 2013 le CISCSFH trouve un vaccin et des antiviraux permettant de démarrer une politique de vaccination en 2015. En 2017, on ne constate plus de cas de la maladie dans les six derniers mois.
Deuxième hypothèse : un problème majeur de santé publique
L'épidémie d'origine se propage jusqu'en 2011 par manque d'informations partagées. Elle fait 10 000 morts. Pendant que se tiennent des réunions internationales qui ne donnent lieu à aucun suivi ou recommandations, la pandémie continue. Aucun comité n'est créé pour gérer l'épidémie. Les mesures techniques restent sans succès. Le virus mute rapidement et alors qu'aucun génome du virus n'est isolé, celui-ci gagne en virulence. Aucun diagnostic, aucun antiviral, aucun vaccin, aucune mesure ne sont prises pour alerter les populations d'éviter un contact avec les vecteurs. Le résultat est que, en 2017, le syndrome des forêts humides est devenu le plus grave des problèmes de santé publique dans le monde.
6. L'appréciation de la méthode des scenarii pour le sujet
Même si les scenarii littéraires de l'exercice de l'APEC ont le mérite d'attirer l'attention sur les nouvelles menaces des maladies infectieuses émergentes, il n'en reste pas moins que l'examen des exercices menés jusqu'à présent, en France comme à l'étranger, conduit à penser que la méthode des scenarios est inadaptée pour traiter le sujet des maladies infectieuses émergentes .
L'explication réside avant tout dans le fait que les maladies infectieuses émergentes sont très nombreuses (plusieurs centaines recensées à l'heure actuelle), que les mécanismes d'émergence sont extrêmement variés selon les combinaisons intervenant dans l'apparition d'un virus , que les situations sanitaires sont très hétérogènes selon les zones climatiques , les mécanismes sociaux ou institutionnels des pays , que les conditions de diffusion épidémiques des maladies diffèrent très nettement les unes des autres avec des temps d'incubation spécifiques allant de quelques heures à plusieurs années, que les modes de transmission sont eux-mêmes multiples, etc...
Aucune matrice ne pourrait rendre compte de cette multiplicité des possibles et il faut reconnaître avec humilité notre impuissance et notre ignorance comme nous invite d'ailleurs le professeur Didier Raoult. Les paroles de Charles Nicolle résonnent toujours à nos oreilles : « Il y aura donc des maladies nouvelles. C'est un fait fatal. Un autre fait, aussi fatal, est que nous ne saurons jamais les dépister dès leur origine. Lorsque nous aurons notion de ces maladies, elles seront déjà toutes formées, adultes pourrait-on dire. Elles apparaîtront comme Athéna parut, sortant toute armée du cerveau de Zeus. Comment les reconnaîtrons-nous, ces maladies nouvelles, comment soupçonnerions-nous leur existence avant qu'elles n'aient revêtu leurs costumes de symptômes ? Il faut bien se résigner à l'ignorance des premiers cas évidents. Ils seront méconnus, confondus avec des maladies déjà existantes et ce n'est qu'après une longue période de tâtonnements que l'on dégagera le nouveau type pathologique du tableau des affections déjà classées . » 15 ( * )
Source : HCSP d'après Plowright et al 2008
En revanche, il est certain aussi que le fatalisme n'est pas la bonne réponse à ce constat de notre ignorance .
L'homme et la société, les savants et les politiques peuvent agir sur les facteurs que nous connaissons comme étant des variables de la mécanique d'apparition et de diffusion des maladies émergentes. Ces facteurs sont stables, connus ; leur évolution en tendance est parfaitement décrite par les spécialistes des disciplines concernées . C'est donc sur ces facteurs qu'il est possible d'intervenir pour anticiper des évènements dont le déroulement nous échappe maintenant et qui se manifesteront nécessairement un jour ou l'autre sans prévenir. Il sera alors trop tard pour faire ce qui aurait pu être fait avant.
Le tableau ci-après résume quatre évolutions potentielles des principaux facteurs impliqués dans l'émergence des maladies infectieuses ; évolution volontariste, évolution satisfaisante, évolution tendancielle, évolution négative . C'est donc dans le cadre de chacun des facteurs qu'il est envisageable d'intervenir avec des leviers d'action à définir pour orienter l'évolution de manière à limiter le rôle de chaque facteur dans le déclenchement d'une pandémie.
EVOLUTIONS POTENTIELLES DES PRINCIPAUX FACTEURS
IMPLIQUÉS
DANS L'ÉMERGENCE DES MALADIES
INFECTIEUSES
|
Facteurs |
Evolution volontariste |
Evolution satisfaisante |
Evolution tendantielle |
Evolution négative |
|
|
Démographie et urbanisation |
Adaptation continue des stratégies vaccinales en parallèle du mouvement d'urbanisation (adaptation des logements, approvisionnement en eau de qualité), stratégie capable d'intégrer l'hétérogénéité des villes. |
Urbanisation rapide qui se traduirait par un contrôle des maladies infectieuses urbaines. Stratégie dont l'efficacité serait toutefois limitée par une insuffisante prise en compte du caractère « ouvert » des villes |
Urbanisation très rapide, les autorités sanitaires sont débordées. Contrôle insuffisant qui se concentrerait sur les maladies chroniques et dégénératives, et négligerait les MIE. Fortes densités de population. |
Urbanisation très rapide, absence de politique d'aménagement, fortes concentrations de populations rassemblées de façon anarchique, absence de contrôle sanitaire, aucune prise en compte de l'hétérogénéité intra-urbaine. |
|
|
Précarité des conditions sanitaires |
Politique du logement et de réhabilitation volontariste encourageant à la destruction des logements insalubres et améliorant le parc immobilier existant (notamment les logements sociaux). |
Politique de réhabilitation ciblée de certaines zones d'habitation, persistance de quelques endroits à risque. |
Politique de réhabilitation insuffisante, efforts ponctuels mais trop espacés dans le temps pour conduire à une amélioration tangible des conditions sanitaires (réémergence de tuberculose) |
Absence de politique de réhabilitation, existence et accroissement de zones de relégation, phénomènes de ségrégation sanitaire. |
|
|
Evolution des agents pathogènes |
Développement conjoint de pathogènes dont le mode de transmission peut être simple ou complexe, moyens de prévention et de traitement adaptés à ces deux types de pathogènes. Mise en place de politique de contrôle de l'usage des antibiotiques. |
Développement conjoint de pathogènes dont le mode de transmission peut être simple ou complexe, moyens de prévention et de traitement satisfaisants pour un seul type de pathogène au détriment de l'autre. |
Développement de virus hautement contagieux, incubation longue, virulence modérée, moyens de prévention et de traitement développés |
Développement de virus hautement contagieux , incubation courte, virulent (létalité élevée), moyens de prévention et de traitement limités |
|
|
Voyages et échanges intercontinen-taux |
Renforcement des contrôles sanitaires dans les lieux d'échange (services médicaux des aéroports, les ports, les gares, les autoroutes...), Développement d'un réseau international de coopération sanitaire entre aériens Information claire et efficace des voyageurs en matière de vaccinations. |
Renforcement des contrôles sanitaires dans certains lieux d'échanges stratégiques mais subsistance de « trous noirs » (ex : réseaux routiers intra-UE) |
Développement sporadique t des contrôles sanitaires à la suite de crises puis relâchement progressif dans certains secteurs |
Sous-contrôle sanitaire des migrations de population et surveillance minimale ou inexistante de la santé des voyageurs. |
|
|
Interactions santé animale santé humaine |
Rapprochement des spécialistes en santé humaine et en santé animale (création de formations communes) inspiré par l'idée d'une santé unique (one health) |
La communauté internationale parvient à trouver des réponses scientifiques et des régulations efficaces, mais la France est à la traîne (absence d'articulation entre recherche et base de données sur les risques) |
Pas de coopération entre les Etats, réponses curatives et limitées à certains pays ou à certaines zones, réponse génératrice de tensions entre Etats |
Risques élevés de maladies à fort impact, impuissance de la recherche, absence de coopération internationale |
|
|
Organisation du système sanitaire |
organisation efficace et efficient du système de santé, pleine et entière intégration des professionnels de santé, par exemple, les médecins généralistes (valorisation de leur rôle dans la veille sanitaire) Efforts constants de coordination entre les acteurs (professions médicales, patients, industrie..) |
Une organisation du système de santé globalement satisfaisante, mais des tensions ponctuelles viennent en réduire la portée (tensions entre l'Etat et les médecins) |
Des acteurs performants mais souvent isolés (notamment les hôpitaux), peu de coordination, absence d'une base épidémiologique unique alimentée et consultée par les différents acteurs. |
Persistance voire creusement de failles dans le système sanitaire, gestion inefficace de l'organisation des soins et de l'approvisionnement en produits de santé, suivi lacunaire des informations épidémiologiques. |
|
|
Recherche |
Orientation dans le cadre d'une gouvernance mondiale de la recherche vers la mise au point de vaccin pour les maladies les plus répandues et non pas en fonction de la solvabilité des populations |
Recherche décidée oar les grands laboratoires en fonction de la rentabilité des médicaments, mais avec un souci de soin aux populations insolvables |
Priorité aux recherches débouchant sur des médicaments à fort profit |
Incapacité des laboratoires privés à produire de nouveaux médicaments ou vaccins en fonction des nouvelles maladies émergentes |
|
|
Usage des sols |
Développer des investissements agricoles «responsables » respectueux de l'environnement et des droits des populations Mise en place de politiques publiques d' « intensification écologique » (gestion de l'eau dans l'ensemble d'un écosystème, utilisation de la biodiversité...) Sanctuarisation de certains espaces naturels |
Basculement technologique de l'agriculture sous l'effet du changement climatique mais l'essor de la demande alimentaire a accéléré la convergence d'espaces naturels (perte de biodiversité, réduction de la capacité de stockage de carbone) |
Nourrir la planète en privilégiant la croissance économique mondiale (intensification de l'agriculture, disparition des petites exploitations au profit d'exploitations mécanisées et industrielles) Prédominance de firmes multinationales |
Absence de politique foncière conduisant à un pilotage des terres agricoles disponibles insuffisant, ce qui se traduit par une aggravation des crises alimentaires, politiques et sociales dans les pays en développement. Convergence des régimes alimentaires vers le modèle occidental. |
|
|
Changement climatique |
Transition « post-carbone », inflexion radicale des modèles de développement (consommation, aménagement du territoire, technologies) Développement continu des énergies renouvelables, essor des bâtiments à basse consommation énergétique |
Prise de conscience d'un « tournant climatique », engagements multilatéraux sur les émissions de GES (450 ppm de CO²) Mais conduite discontinue d'une politique climatique qui déçoit les ambitions affichées. |
Augmentation du changement climatique et de la fréquence des événements climatiques extrêmes (désertification/fonte des glaces/inondations/ déforestation) Risques accrus de non-soutenabilité Inflexions marginales des modèles de développement |
Non-maîtrise voire augmentation des émissions des gaz à effets de serre, franchissement d'un tipping poin t (un point de basculement climatique irréversible) Doublement de la consommation d'énergie et d'émissions à l'horizon 2050 |
|
Pour autant, il ne faut pas exclure de prendre en compte quelques cygnes noirs qui, venant d'un coin de la planète tel l'un des quatre cavaliers de l'Apocalypse, faucheraient une grande partie de l'humanité. D'ailleurs, Le bioterrorisme est l'élément moteur, tant en Amérique du nord qu'en Europe de l'intérêt grandissant pour le scenario planning depuis 2002-2003.
Quel pourrait être ce scénario catastrophe 16 ( * ) qu'il faut toujours garder présent à l'esprit parce qu'il est loin d'être impossible ? Par exemple un acte de bioterrorisme 17 ( * ) associant dans un tryptique infernal le SRAS et la grippe pandémique ? Ce même tryptique est d'ailleurs souvent à la base de tous les développements, plus ou moins bien fondés, des scénarios "catastrophe".

Sommes-nous bien préparés à ce scénario catastrophe ?
Hélas non comme l'a souligné dès 2003 le Professeur Didier Raoult dans son rapport au ministre de la Santé : « Notre préparation face à ces événements chaotiques est faible ; ceci pour plusieurs raisons. Tout d'abord, parce que l'époque ne prête pas à la prévision d'événements catastrophistes (Cassandre est toujours ridicule !). Les besoins sociaux relayés par la presse sont des besoins immédiats ; ils répondent à des peurs spontanées qui sont rapidement chassées par d'autres peurs ou inquiétudes . Dans ces conditions, mettre en place un système qui permette d'éviter les conséquences dramatiques d'événements improbables et à long terme est extrêmement difficile . Il est même vraisemblable que cela soulèverait dans la presse des commentaires extrêmement négatifs dénonçant le catastrophisme, la paranoïa, voire le gaspillage. Pourtant, le coût des réactions en urgence est bien supérieur à celui de la prévention ».
III. QUELLES DÉCISIONS STRATEGIQUES ?
Le balayage des principales variables, loin de réduire les incertitudes sur l'avenir, renforce au contraire les interrogations que peuvent se poser les décideurs à un horizon d'une ou de deux décennies.
Plusieurs défis doivent être relevés par les décideurs politiques.
Premier défi : on sait que les mesures traditionnelles de santé publique pour réduire la transmission des agents infectieux en cas de pandémies sont utiles (notamment les règles d'hygiène et de prophylaxie) mais que les mesures d'isolement ne sont pas nécessairement efficaces 18 ( * ) . Pour autant comment peut-on appliquer les mesures traditionnelles de santé publique au 21ème siècle dans une société particulièrement complexe, mobile, éclatée, parcellisée?
Second défi : Comment doit-on communiquer sur le risque et l'incertitude à l'heure d'Internet et face à une société peu sensible aux messages d'autorité et de plus particulièrement méfiante vis-à-vis du monde politique ?
Troisième défi : Comment peut-on garantir un accès équitable aux ressources en cas de crise (vaccins, médicaments, tests diagnostiques) alors même que des priorités sont indispensables (personnels médicaux, services essentiels et d'urgence, besoins économiques vitaux) ?
Deux axes d'interventions apparaissent parmi les multiples leviers d'action possibles : la préparation des sociétés d'un côté, l'organisation des systèmes sanitaires de l'autre.
A. COMMENT PRÉPARER LES SOCIÉTÉS POUR MAÎTRISER LES NOUVELLES PANDÉMIES ?
1. L'information des populations : prévention et réaction, vers un modèle dynamique, interactif et flexible ?
a) Les contraintes du message officiel à l'heure d'Internet
L'anticipation face à la menace des maladies infectieuses émergentes ne peut produire les résultats escomptés sans une prise en compte de la perception du risque, des intentions de comportements de la population et de leurs modifications tout au long du processus d'émergence. C'est pourquoi il est nécessaire d'intégrer la dimension psycho-socio-comportementale tout au long d'un processus de réévaluation du risque, ouvrant sur un modèle de réponse interactif et flexible
Cette intégration conditionne la possibilité d'adapter les messages/programmes en fonction de l'identification des groupes les plus vulnérables et les moins inquiets. La communication sur le risque ne peut être conçue comme la simple continuité d'une réponse planifiée antérieurement , mais comme le résultat d'une connaissance produite en situation/temps réel. Car les effets de la réponse sont toujours le produit des interactions entre le risque objectif et les réactions subjectives de la population exposée.
Or l'information sanitaire, telle qu'on la pratique traditionnellement en France comme dans d'autres pays développés, peine la plupart du temps à intégrer Internet et ses spécificités. Or l'information est un levier d'action indispensable à actionner en amont des crises sanitaires ; « en temps de paix » pour reprendre l'expression du professeur Anne-Marie Moulin.
Certes, en France, l'Institut National de Prévention et d'Education pour la Santé (INPES) assume la majorité des actions d'information et de communication sur les grands enjeux de santé publique à travers des campagnes ciblant des publics spécifiques, par exemple, la sensibilisation des jeunes adultes aux risques des maladies sexuellement transmissibles par des clip vidéos disponibles sur YouTube.
Mais il est évident que cette source d'information institutionnelle dépendant directement des autorités politiques en charge de la santé n'est en aucun cas en situation de monopole. Les émetteurs se diversifient avec le recours toujours plus important à Internet (forums, blogs) et notamment à travers les réseaux sociaux (FACEBOOK et TWITTER, qui permettent tous deux aux internautes de diffuser des informations en temps réel).
Le message institutionnel est ainsi examiné, commenté et parfois décrié par les différents relais d'information, scientifiques ou non , qui constituent une communauté informelle et hétérogène. L'utilisation d'Internet a modifié le comportement des citoyens envers la maladie, la consultation médicale commençant de plus en plus par une recherche sur un moteur de recherche. Le professeur Didier Raoult a d'ailleurs indiqué, au cours de l'atelier de prospective, que la croissance d'occurrences de recherche d'une maladie et de ses symptômes sur Internet constituait un indice pertinent sur la probabilité d'une crise sanitaire.
Une meilleure prise en compte d'Internet et de ses spécificités spatio-temporelles (une information continue et accessible par tous les internautes au-delà des frontières nationales) pourrait être atteinte. Le retour d'expérience de la campagne de vaccination de l'automne 2009 contre la grippe A est à ce titre éloquent comme l'a rappelé le Professeur Patrick Zylberman au cours de son audition « la campagne de vaccination de masse, conçue dans une logique de défense nationale, s'est heurtée à la liberté de comportements déviant des idéaux collectifs, dans une société d'hyperchoix où les individus, et eux seuls, décident des options qui ont leur préférence. Ce choc entre deux logiques a paralysé la mobilisation du public ».
b) Prévenir l' « infodémie » : vers un Etat-webmaster assurant la veille des messages en santé publique
L'intégration de ces nouveaux modes de communication impliquerait de réformer les cadres de diffusion de l'information sanitaire dans notre pays. A une information émise de façon verticale par les autorités sanitaires, il s'agit de développer de nouveaux modes d'échange avec le public sur sa perception des risques .
La « démocratie sanitaire 2.0 » doit permettre aux décideurs de toucher un plus grand nombre de personnes, mais elle doit être encadrée par des spécialistes. Les blogs, forums ou fils de discussions TWITTER, tout en constituant des outils plus interactifs que les campagnes de prévention classiques, peuvent fournir également un aperçu de la perception des risques et de l'expérience par les populations .
Cette prise en compte d'Internet comme lieu d'échange d'informations sur les maladies infectieuses émergentes ne doit cependant pas laisser place à une vision naïve de cet outil. A l'objectif d'interaction fait écho l'impératif de vigilance quant aux fausses informations, rumeurs diverses et autres théories du complot qui peuvent réduire considérablement la portée du message de santé publique délivré par les autorités.
Cette intégration pleine et entière d'Internet comme pourvoyeur d'informations est encore devant nous. Par contraste, on peut mentionner la stratégie des Etats-Unis décrite par le député Jean-Pierre Door « Au centre d'Atlanta, le CDC, plus de 400 personnes surveillent les réseaux sociaux 24heures sur 24, en répondant immédiatement à tous les messages. Les résultats sont au rendez-vous. Nous en sommes loin : chez nous, la Délégation interministérielle à la lutte contre la grippe aviaire (DILGA) disposait de huit personnes ».
Par conséquent, les décideurs devraient renforcer la veille en temps réel des informations disponibles sur Internet afin de prévenir toute « infodémie » c'est-à-dire la propagation d'une fausse menace sanitaire propice à alimenter les fantasmes et créer la panique. L'émergence d'un Etat-webmaster en matière de santé publique en général et des maladies infectieuses émergentes en particulier permettrait d'accroître la prévention en élargissant les publics concernés et à rassurer les populations par des messages simples proportionnés aux menaces avérées. Les décideurs de santé publique devraient dès lors s'efforcer de conjuguer la demande sociale d'une part avec une approche proportionnée des risques d'autre part.
2. Les modes de communication en situation épidémique
a) La réponse à une crise sanitaire
Toute épidémie infectieuse émergente peut donner lieu à un problème de santé publique, mais sa diffusion et ses conséquences dépendent en grande partie de la pertinence de la réponse. Comme le souligne le Professeur Michel Setbon, la réponse se conçoit comme une action organisée capable de réduire l'impact sanitaire du phénomène « naturel ». Elle implique d'adapter les comportements de la population aux conditions de diffusion de l'agent. Pour être décidée et mise en oeuvre, la réponse nécessite de réunir certaines connaissances. Quelles sont-elles et comment les agencer pour optimiser leur impact réducteur sur le risque ?
Qu'en est-il dans la réalité ?
- Le modèle historique : le rétrospectif où la réponse est construite progressivement à l'aide des données collectées (VIH, Hépatites B et C, nvMJC, chikungunya, etc.) ;
- Le modèle récent : l'anticipatoire (grippe aviaire H5N1, grippe pandémique A/H1N1) qui conçoit et prépare la réponse avant la survenue ;
- Quelle que soit le modèle et la qualité de la réponse envisagée pour réduire le risque épidémique, son succès ou son échec dépendra dans une large mesure des comportements adoptés par la population exposée ;
- Les (résistances aux) changements de comportements peuvent être prédits à l'aide de méthodes robustes ;
- L'objectif est de connaître la distribution de leurs déterminants afin d'adapter les programmes tant en termes de cibles que de contenus ;
- Le problème est qu'on est face à un processus dynamique au cours duquel la perception du risque et les comportements de la population varient et évoluent dans le temps ;
- Leur faiblesse commune : conçus selon une vision top-down qui ignore et néglige la réaction du public , tant au risque infectieux qu'à la réponse elle-même ;
- Or l'individu concerné juge l'un et l'autre à travers la perception qu'il a du risque (sa croyance que lui sera affecté par l'agent infectieux), bien distincte de l'évaluation produite par les experts.
b) Les exigences d'une communication de crise
L'échec de la campagne de vaccination contre la grippe A(H1N1) à l'automne 2009 s'explique ainsi en partie par une communication de crise insuffisamment réactive. La communication officielle s'est caractérisée par un manque d'anticipation et de réactivité, notamment face aux rumeurs circulant sur Internet révélant ainsi le caractère insuffisant de sa stratégie d'influence sur Internet. La cellule interministérielle de crise (CIC) comprend une fonction communication qui permet d'apprécier la perception de la crise par l'opinion publique et mesurer les attentes des citoyens et des opérateurs vis-à-vis des pouvoirs publics, d'informer sur l'événement et les mesures prises et de diffuser les recommandations nécessaires. En pratique, les résultats n'ont pas été à la hauteur de ces objectifs et la mise en oeuvre de la communication officielle s'est heurtée à une insuffisante coordination entre les ministères.
Toutes les personnalités auditionnées dans le cadre de cette mission sont unanimes : la qualité de la communication est déterminante pour la réussite d'un plan pandémique. Lors de mon déplacement à l'aéroport Roissy Charles de Gaulle, le chef du service médical d'urgence, le docteur Philippe Bargain a insisté sur la nécessité d'avoir un message homogène vers des publics hétérogènes . En l'espèce, il s'agissait du personnel travaillant au sein de l'aéroport (bagagistes, douaniers, personnels de sécurités) qui devait être inclus dans la communication sur les risques. Les autorités sanitaires doivent pouvoir « donner des éléments de réalité simples pour mettre fin à tous les fantasmes ».
Le tableau reproduit ci-après permet de rappeler des principes de base de la communication de crise qui ont vocation à être rendus pleinement opérationnels en cas d'émergences.
LES PRINCIPES DE BASE DE LA COMMUNICATION DE CRISE
|
Anti-manuel de la communication de crise |
Principes à respecter pour assurer
|
|
1) Le silence, l'absence : aucune communication 2) La fermeture « No comment » 3) Les démentis « Il ne se passe rien » 4) Les déclarations « rassurantes » « Nous ne savons rien, mais ce n'est pas grave » 5) Le manque total d'humilité « Nous sommes les meilleurs au monde » 6) Le dégagement sur d'autres responsables « Ce n'est pas nous » 7) L'incapacité à donner des informations minimales sur des données élémentaires 8) La mise en cause de ceux qui informent |
A) Une information factuelle immédiate - la reconnaissance du fait qu'il y a bien problème - la démonstration de sérieux : les responsables sont à la barre, ils ont engagé des actions, ils suivent des procédures qui ne relèvent pas seulement de l'improvisation - la reconnaissance des interlocuteurs B) Une communication tout au long de l'épreuve - non pas « rassurer » mais « informer » - informations fréquentes, exactes, aussi complètes que possible - garder la cohérence des messages dans la durée (en reconnaissant sans retard les inévitables informations erronées) Pour répondre à ces exigences, il faut disposer de solides points d'appui : - un (ou des) porte-parole de haut rang, à la fois technicien(s) et décideur(s), préparé(s) à la communication médiatique - un centre de presse bien identifié - des outils de communication préparés à l'avance ( des listes de correspondants, des donnés clés pour un certain nombre de scénarios éventuels, des « encadrés techniques » sur le secteur concerné, les accidents ou problèmes déjà connus ) |
Source : Patrick Lagadec « Communication de crise, communication en crise », in M.Tubiana, C.Vrousos, C.Carde, J-P Pagès (dir.), Risque et société, Gif-sur-Yvette, (c)Editions Nucléon, 1999, pp198-202 (extraits).
c) l'exemple d'une campagne de communication contre la dengue aux Etats-Unis
L'efficacité d'une campagne de prévention dépend ainsi de l'adéquation du message aux différents publics concernés . Les autorités sanitaires doivent impérativement prendre en compte cette hétérogénéité des populations en adaptant le message préventif (notamment en le traduisant en espagnol ou en créole).
La qualité d'une campagne de communication de crise qui utilise les différents médias est un élément charnière comme en atteste l'expérience en Floride en 2009-2011. Les outils de communication ont permis de prévenir des risques sanitaires et de susciter une mobilisation citoyenne (à travers des actions de porte-à-porte au niveau du quartier, des réunions d'information dans les mairies).
Les autorités sanitaires de l'Etat de Floride ont organisé une conférence de presse quotidienne au cours de laquelle le décompte officiel du nombre de nouveaux cas d'infection était annoncé. De plus, les péages et les aires d'autoroute ont été réquisitionnés pour distribuer des produits anti-moustiques.
Le CDC indique également que la possibilité d'inspecter les logements sans l'accord des propriétaires améliore sensiblement la prévention des risques épidémiques. Les autorités sanitaires ont également mobilisé les agences de location de voitures et les hôtels en leur fournissant des brochures d'information à destination des voyageurs et des touristes.

Affiche annonçant le concours de posters organisé dans le cadre du plan de lutte contre la dengue en Floride, 2009-2011
En janvier 2011, le Monroe County Health Departement a lancé une initiative innovante intitulée ABCD « Action to Break the Cycle of Dengu e » et destinée à rassembler plus de personnes dans la campagne de lutte contre l'infection par le virus en Floride. Une des actions emblématiques de ce programme d'éducation sanitaire à destination des enfants a été l'organisation d'un concours de poster « Fight the bite » (Combats la piqûre). Le programme ABCD comportait également des sessions de nettoyage dans le voisinage ou encore la création de personnages de dessin animé pour communiquer les informations de prévention aux enfants (et également aux parents).
La progression des cas de Chikungunya en France devrait sans doute conduire à une réflexion plus approfondie sur les conditions d'information des populations qui ignorent encore trop la présence de cette nouvelle menace sanitaire dans certaines régions de la métropole.
|
|
3. Approches croisées dans la compréhension des comportements collectifs
a) Connaître la réaction des populations
La réaction du public demeure la grande inconnue dans l'équation de la gestion des crises de santé publique liées aux maladies infectieuses émergentes.
« Il est fondamental de comprendre comment la population perçoit la menace et d'identifier la distribution des comportements, à risque et protecteurs, en fonction des différents groupes sociaux » a rappelé Michel Setbon lors de l'atelier de prospective. De plus, chaque maladie infectieuse émergente provoque des réactions différentes du public : deux victimes du SRAS ou de la légionellose peuvent susciter plus d'inquiétude que les 400 personnes décédées en 2011 des suites de la grippe (sur un total de 1380 cas graves selon l'Institut de veille sanitaire (INVS)).
Pour Françoise Weber, directrice générale de l'INVS, « La perception des menaces infectieuses par les citoyens dépend essentiellement de l'image préalable qu'ils se font des risques encourus, ceux-ci pouvant être subis ou choisis. Cette perception est en fait conditionnée par un contexte social et médiatique donné qui produit une échelle des risques propres à chaque pandémie ».
|
DEUX MODÈLES DE RÉPONSE AUX CRISES SANITAIRES a) un modèle historique , utilisé pour le VIH, les hépatites B et C, le chikungunya est rétrospectif, épidémiologique, c'est-à-dire que la réponse est construite progressivement à l'aide des données collectées. b) un modèle récent , utilisé pour la grippe aviaire H5N1 ou la grippe A/H1N1 est anticipatoire, la conception et la préparation de la réponse se déroulent avant la survenue. Ces deux catégories de réponses souffrent d'une faiblesse commune : une vision top down , de haut en bas, qui ignore et néglige la réaction du public , tant au risque infectieux qu'à la réponse elle-même. Or, l'individu juge l'un et l'autre à travers la perception qu'il a du risque, bien distincte de l'évaluation des experts. |
b) La mauvaise prise en compte des réactions du public par les plans sanitaires
Selon une étude réalisée en 2004 19 ( * ) à partir d'une simulation de crise, si une épidémie de variole se produisait aux Etats-Unis, seuls deux Américains sur cinq suivraient les instructions officielles . Ce constat traduit l'inadéquation des dispositifs mis en place par les autorités sanitaires qui ne sont manifestement pas en phase avec les réactions du public.
L'émergence d'agents infectieux inconnus peut en outre conduire à des comportements différenciés des populations, de la passivité à la peur, en passant par la panique. La communication des autorités sanitaires doit pleinement prendre la mesure des réactions de la population. Eviter la panique est un objectif clé de la gestion de crises sanitaires du fait de son caractère très contagieux et destructeur . En pratique, toutefois, la panique est relativement rare.
Dans l'histoire des crises sanitaires, les paniques sont en réalité fort rares -à moins qu'interviennent d'autres éléments comme par exemple le millénarisme ou autres "hystéries collectives" de nature religieuse-. Des études réalisées aux Etats-Unis lors des tremblements de terre en Californie ou de l'interruption des livraisons des doses de vaccins durant les épidémies de grippe hivernale montrent que le public panique peu. Au contraire, les petits groupes ont tendance à s'organiser pour faire face en attendant les secours. Les psycho-sociologues appellent cela des " comportements collectifs émergents ".
Au contraire, quand les autorités paniquent, prises au piège de leur politique du secret, comme en Chine au moment du SRAS, c'est alors que des mouvements violents agitent la société . Cette panique des autorités vient elle aussi d'un manque de préparation ex ante, comme d'ailleurs des défaillances du système administrativo-politique : faiblesse du ministère de la Santé de Pékin face aux administrations provinciales, corruption, défaut de communication horizontale (entre les différents services de santé publique), politique du secret.
La rareté relative d'une hypothèse de panique généralisée du public face à une émergence implique de diversifier les types de message . Lorsqu'il y a vraiment lieu de paniquer, les autorités en charge de la gestion de crise ne doivent pas chercher à « rassurer » (« Nous ne savons rien mais ce n'est pas grave ») à tout prix. Ces déclarations « rassurantes » sont justement les plus susceptibles de faire paniquer le public. La meilleure manière de gérer les paniques est de faire le point sur la situation en temps réel aux citoyens de manière claire, en reconnaissant que la menace sanitaire est une source légitime d'angoisse et leur dire ce qu'ils peuvent faire pour s'en protéger.
Contrairement aux idées reçues, les réticences du public à suivre les instructions ne sont pas liées à son ignorance, son appréhension voire même de sa panique. Les causes de l'échec annoncé de la réponse des autorités sanitaires face à une épidémie de variole sont à chercher ailleurs : essentiellement dans l'absence de participation du public dans l'élaboration des plans . Cette mise à l'écart du public diminue la portée opérationnelle du plan en ne prenant que partiellement en compte les risques auxquels pourraient être confrontée la population.
Le protocole d'urgence recommandait aux citoyens de se rendre immédiatement dans un centre de vaccination pour être immunisé contre la variole-une maladie très contagieuse. Or, il s'est avéré que ces instructions exposaient 50 millions d'Américains à des risques de complication suite à la vaccination (les femmes enceintes, les très jeunes enfants, les personnes séropositives). Par ailleurs, deux tiers des personnes interrogées 20 ( * ) par les chercheurs ont déclaré qu'elles auraient peur de se rendre dans un centre de vaccination parce qu'elles seraient en contact avec un grand nombre d'inconnus susceptibles de les infecter.
En France, la campagne de vaccination contre la grippe A/H1N1 lancée fin 2009 par le Gouvernement s'est heurtée au désintérêt des Français dû au fait que la grippe n'a jamais représenté une menace particulièrement forte à leurs yeux. Ainsi, une semaine avant l'ouverture des centres des vaccinations en novembre 2009, seuls 14 % ont déclaré vouloir se faire vacciner contre la grippe A. Cette réaction des Français vis-à vis de la vaccination résulte de l'interaction de trois facteurs : la crainte des effets secondaires du vaccin, la défiance de la population à l'égard de l'autorité politique et, par extension, aux autorités sanitaires et la nécessité du public de « pouvoir accorder sa confiance en face-à-face dans le cadre d'une relation interpersonnelle durable » 21 ( * ) , en l'espèce son médecin traitant. Plus largement, les professionnels de santé, qui sont des intermédiaires indispensables pour assurer l'adhésion du public, ont émis des réserves croissantes quant à l'opportunité de se faire vacciner 22 ( * ) .
Des études réalisées en France durant la pandémie grippale de 2009 ont montré de manière convergente que la décision de se faire vacciner est une décision individuelle mais qu'elle s'appuie sur deux canaux de prescription : l'avis des proches et l'avis du médecin traitant. Une campagne de prévention qui ignorerait le fait que les médecins traitants sont des « prescripteurs de comportement » serait probablement d'une efficacité limitée. La perception des risques par le médecin conditionne celle de leurs patients et influence leur attitude vis-à-vis de la vaccination.
c) Quelles perspectives pour une meilleure compréhension des comportements collectifs ?
Quel que soit le modèle sélectionné, la capacité de la réponse à réduire le risque épidémique dépend dans une large mesure des comportements adoptés par la population exposée. Les résistances aux changements de comportements peuvent être prédites à l'aide de méthodes robustes . L'objectif est de connaître la distribution de leurs déterminants afin d'adapter les programmes . Le problème vient du caractère dynamique du processus : la perception du risque et les comportements de la population varient et évoluent dans le temps .
En définitive, l'anticipation ne produira les résultats espérés que si l'on tient compte de la perception du risque et des comportements de la population comme de leur évolution .
C'est ainsi que l'on pourra adapter les messages et les programmes en fonction de l'identification des groupes les plus vulnérables, qui sont les moins inquiets. Dans le cadre d'enquêtes sur le terrain à la Réunion, Michel Setbon a mis en avant que les populations les plus défavorisées étaient les plus susceptibles de mêler des éléments de connaissances biomédicales et des croyances populaires plus ou moins surnaturelles qui constituent un obstacle à la prévention.
B. QUELS CHOIX POLITIQUES POUR L'ORGANISATION DES SYSTÈMES SANITAIRES DANS LES PROCHAINES DÉCENNIES ?
1. La gouvernance des outils d'alerte épidémique
a) Le fonctionnement d'un système d'alerte sanitaire
Un système d'alerte sanitaire fonctionne selon le schéma qui fait intervenir trois étapes principales :
- une étape de collecte et d'analyse en continu par les structures de veille/santé publique de signaux pouvant représenter un risque pour la santé publique dans une perspective d'anticipation sinon d'alerte et d'action précoce ;
- une étape de signalement d'un phénomène de santé ou d'exposition à un danger qui nécessite une investigation afin de le valider ou de l'écarter ;
- une étape d'alerte montrant que la situation considérée après investigation et expertise représente une menace potentielle pour la santé publique.
Le recueil des signaux s'effectue à travers différents canaux d'information :
- des systèmes dédiés avec des indicateurs sanitaires ;
- des systèmes de surveillance spécifiques ;
- des systèmes de surveillance syndromiques ;
- des signaux issus de diverses sources : événements ;
- le signalement d'événements de santé inhabituels ;
- des réseaux d'alerte et de surveillance internationaux ;
- la veille scientifique ;
- la veille médiatique et internationale.
Le signalement implique une analyse des signaux et de la menace avec :
- une caractérisation de la menace : fréquence, gravité, potentiel d'extension, populations concernées ;
- une estimation du risque sanitaire : probabilité et impact sanitaire ;
- une interface avec les partenaires nationaux et internationaux (ECDC)
L'alerte et la réponse à l'alerte impliquent :
- des connaissances en lien avec la recherche et les partenaires et des études épidémiologiques ou la mise en place d'une surveillance ;
- des recommandations en matière de contrôle : interface avec les autorités sanitaires, les professionnels de santé et le public ;
- des démarche d'anticipation du risque : plan de préparation à l'émergence (surveillance, mesures de gestion du risque) ;
- une coordination européenne .
b) L'exemple du Cabinet Office Briefing Room A (COBRA)
Le COBRA est un comité de riposte aux situations de crise et d'urgence intégré dans le Cabinet Office et dépendant directement de l'autorité du Premier ministre. Le COBRA a eu à traiter de sujets aussi sensibles que les attentats terroristes de Londres en juillet 2005. Les membres du comité varient en fonction de la nature des crises à traiter. Le Premier ministre, les ministres responsables (notamment le Home secretary, équivalent du ministre français de l'Intérieur) et certains hauts fonctionnaires de la police assistent régulièrement aux réunions de ce comité de pilotage.
Le gouvernement britannique a défini plusieurs niveaux d'urgence qui conditionnent le recours au COBRA 23 ( * ) :
1) une situation d'urgence considérable ( significant emergency) niveau 1 nécessite une intervention des administrations centrales pilotée par un département ministériel de référence en complément du travail des services d'urgence et des collectivités locales. Ce niveau d'urgence ne nécessite cependant pas une réponse collective et concertée de l'ensemble de l'équipe gouvernementale.
2) une situation d'urgence sérieuse ( serious emergency) niveau 2 constitue une crise dont l'impact est qui nécessite une coordination gouvernementale et interministérielle. La réponse du gouvernement central à ce type de crise est coordonnée par le COBRA et pilotée par un département ministériel de référence.
3) une situation d'urgence catastrophique ( catastrophic emergency ) niveau 3 : il s'agit d'une situation caractérisée par un évènement dont l'impact est exceptionnellement important et qui requiert une gestion immédiate par le gouvernement central. Cela se traduit par une centralisation de la réponse à la crise si les collectivités locales ne peuvent plus faire face à la catastrophe, ou que la mise en oeuvre des pouvoirs d'urgence par le Gouvernement est rendue nécessaire 24 ( * ) .
Dans ce cas de figure, le COBRA devient le lieu de formulation de la réponse à la crise par le gouvernement. Les réunions du comité couvrent les enjeux stratégiques posés par la situation de crise et les membres du COBRA identifient les leviers d'action à disposition du gouvernement et conseille les ministres sur les actions prioritaires à mettre en oeuvre.
Confronté à une forte poussée de fièvre aphteuse dans les élevages en août 2007, le gouvernement britannique a mis en oeuvre une réponse rapide, claire et centralisée avec l'appui du COBRA. Cette culture de la réactivité s'est développée dans la gestion des crises sanitaires après la crise de la vache folle (ESB) survenue à la fin des années 1990.
Dès la confirmation des premiers cas de fièvre aphteuse par les services vétérinaires, le gouvernement britannique a pris la décision de suspendre la circulation des convois de bétail sur l'ensemble du territoire britannique jusqu'à nouvel ordre. A travers des réunions courtes mais régulières, le gouvernement a établi une réponse coordonnée à cette menace sanitaire, valorisant par ailleurs les différents exercices effectués depuis 2001.
|
Source : Cabinet Office, Avril 2010 |
c) Les outils d'alerte épidémique en France
Le déclenchement d'une alerte épidémique est l'aboutissement d'un travail de veille sanitaire structuré en trois étapes a) la réception des signaux 25 ( * ) , b) la validation des signaux , c) l'évaluation de la menace et le déclenchement de l'alerte .
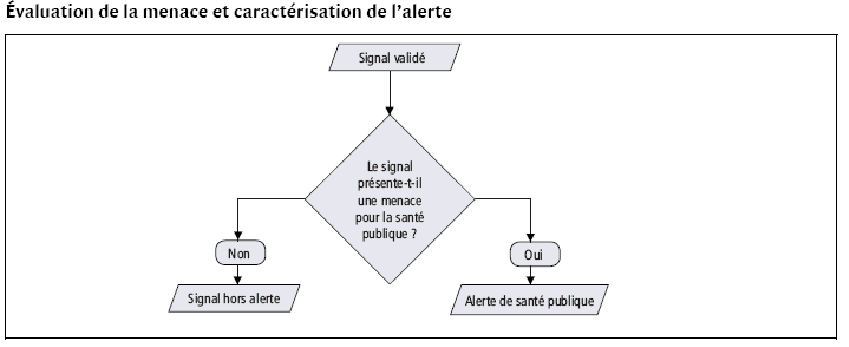
Source : INvS, La veille et l'alerte sanitaire en France, février 2011
Après la confirmation de la menace, l'alerte doit être déclenchée par l'Agence régionale de santé (ARS) auprès des autorités compétentes pour agir. La portée de l'alerte conditionne le niveau de diffusion de l'information. On distingue quatre types d'alerte en fonction de leur portée : régionale, régionale nécessitant une information nationale, régionale nécessitant un appui, nationale.
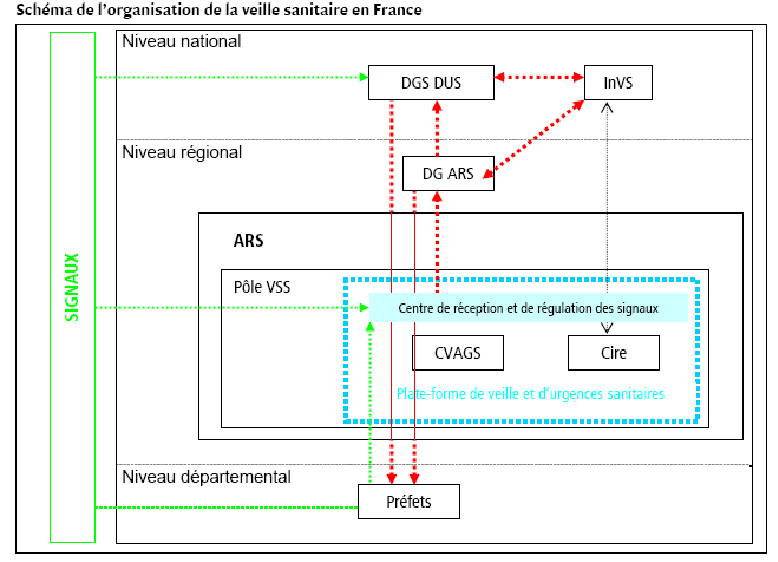
Source : INVS
Le schéma ci-dessus met en lumière les différents acteurs qui prennent part aux actions de veille sanitaire tant au niveau central (Direction générale de la Santé, Institut de Veille Sanitaire), régional (à travers les agences régionales de santé) et département (des préfets). Le présent rapport n'a pas pour but de décrire de façon exhaustive les interactions entre ces différents niveaux de veille sanitaire 26 ( * ) mais d'anticiper ses évolutions futures et sa capacité à faire face aux nouvelles menaces des maladies infectieuses émergentes.
Au moment de la survenance d'une crise et en amont, il est nécessaire que tous les acteurs agissent de concert. Il est nécessaire que ces derniers travaillent ensemble dans la phase de préparation à un risque épidémique durant la période intercrise. Christine Saura de l'Institut de veille sanitaire a insisté sur la nécessité d'anticiper les tendances « lourdes » telles que la rougeole ou la résistance aux antibiotiques mais aussi à détecter les signaux dits faibles et anticiper les émergences dans une démarche prospective (effets du changement climatique, dengue et chikungunya dans le sud de la France). Il apparaît ainsi qu'une collaboration très anticipée est la condition indispensable de la réussite des stratégies de surveillance des maladies infectieuses. Face à des évolutions pouvant être très rapides (exemple du SRAS), le perfectionnement continu des outils épidémiologiques est indispensable .
|
ETUDE DE CAS : LA RÉÉMERGENCE DE LA DENGUE À LA RÉUNION L'ÉPIDÉMIOLOGIE EN ACTION Depuis début 2012, 20 cas d'infections par le virus de la dengue ont été identifiés à la Réunion. Pour autant, les dispositifs de surveillance du virus ont été renforcés au cours de la ces dernières années à la suite du traumatisme causé par l'épidémie de chikungunya en 2005 qui a infecté 266 000 personnes, soit un tiers de la population du département La surveillance épidémiologique est prise en charge par l'Agence Régionale de Santé Océan Indien (notamment pour ses actions de Lutte anti-vectorielle LAV) et en collaboration avec l'Institut de veille sanitaire . Parmi les 20 cas de dengue qui ont été notifiés aux autorités sanitaires depuis le mois de janvier, treize ont été confirmés et sept ont été considérés comme probables. 8 cas ont été détectés dans la partie occidentale de l'île, plus précisément dans la ville de Saint-Paul. Comme en atteste la carte élaborée par l'équipe de chercheurs, les liens épidémiologiques ou géographiques ont été identifiés entre les différents cas, suggérant qu'ils sont reliés à une seule chaîne de transmission. Depuis janvier 2012, les équipes de la Lutte anti-vectorielle (LAV) ont engagé des actions visant à limiter la progression des moustiques vecteurs du virus de la dengue. Ces actions de prévention ont notamment consisté à informer les professionnels de santé sur l'évolution de la menace semaine après semaine. Désormais, les autorités sanitaires ont pour objectif de détecter le plus rapidement possible les nouveaux cas à l'appui de confirmations systématiques des laboratoires , tout en maintenant un lien étroit tant avec les hôpitaux et les médecins traitants qu'avec les laboratoires publics et/ou privés .
|
L'organisation actuelle s'appuie sur des structures de référence par maladie sans véritable coordination de l'ensemble des données. Il s'agit là d'une faille majeure dans la gouvernance du système de surveillance sanitaire français: l'absence d'une base épidémiologique unique . La France n'a pas pris ce virage épidémiologique alors que la Grande-Bretagne dispose quant à elle d'une base de données unique : le General Practice Research Database (GPRD) devenue Clinical Practice Research Datalink depuis le 29 mars 2012.
La nécessité de la création d'une base de données unique d'épidémiologie s'ancre dans des préoccupations plus générales. Car la complexité des mécanismes de surveillance sanitaire paraît peu compatible avec la rapidité qui caractérise l'émergence des nouvelles maladies infectieuses.
d) Quelle gouvernance nationale pour les crises sanitaires majeures ?
Le ministre chargé de la santé est responsable de « l'organisation et de la préparation du système de santé et des moyens sanitaires nécessaires à la connaissance des menace sanitaires graves, à leur prévention, à la protection de la population contre ces dernières, ainsi qu'à la prise en charge des victimes. Il contribue à la planification interministérielle en matière de défense et de sécurité nationale en ce qui concerne son volet sanitaire » (Article L.1142-8 du code de la défense).
Si la crise vient à s'intensifier et à s'étendre à plusieurs secteurs, le Premier ministre peut décider de l'activation d'une cellule interministérielle de crise (CIC) et désigner le ministre chargé de la conduite opérationnelle de la crise 27 ( * ) .
SCHÉMA GOUVERNEMENTAL FRANÇAIS DE CONDUITE DES CRISES
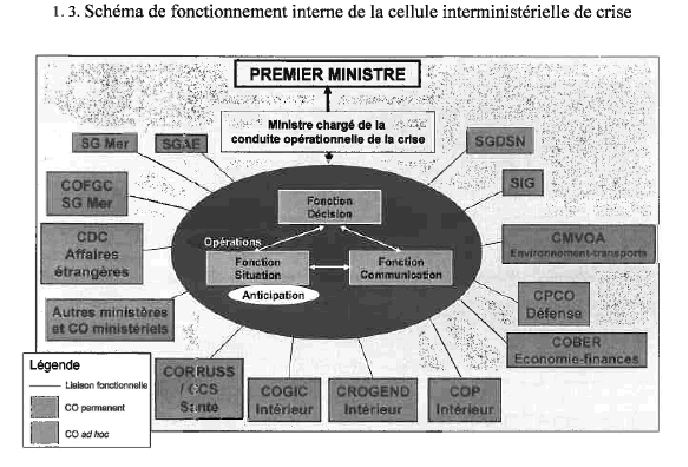
Source : Circulaire du Premier Ministre du 2 janvier 2012
Le CIC est apparu un dispositif incontournable dans la gestion gouvernementale de la crise de grippe A comme en atteste la chronologie suivante :
- 1 er mai 2009 : mise en place de la CIC ;
- 20 octobre 2009 : lancement de la campagne de vaccination dans les établissements de santé ;
- 12 novembre 2009 : ouverture les centres de vaccination ;
- 12 janvier 2010 : autorisation de se faire vacciner auprès des médecins libéraux ;
- 13 janvier 2010 : annonce de la résiliation de 50 millions de doses de vaccin ;
- 21 janvier 2010 : 43ème et dernière réunion de la CIC ;
- 31 janvier 2010 : fermeture des centres de vaccination.
Une prise en compte des enjeux extérieurs des crises majeures s'est développée à travers la mise en place du Centre opérationnel de réception et de régulations des urgences sanitaires et sociales (CORRUSS) rattaché au ministère de la santé. Il s'agit du point focal français de l'Organisation Mondiale de la Santé (OMS) et correspondant national du système européen de surveillance et d'alerte (Early Warning and Response System).
Par ailleurs, un centre de crise sanitaire (CCS) a été inauguré le 5 juin 2012. Il dépend de la direction générale de la santé. Il a pour double objectif la prévention et la gestion des crises sanitaires. En liaison avec les Agences régionales de santé (ARS), les centres opérationnels des autres ministères et institutions concernées, il anticipe les différentes hypothèses probables, il coordonne la réponse sanitaire et il assure la gestion des situations d'urgences sanitaires (épidémies, canicule, accidents, etc.).
2. L'adaptation des systèmes sanitaires
a) Le renforcement des systèmes sanitaires des pays du Sud
Les pathogènes défient les frontières géographiques et les insuffisances des systèmes des sanitaires peuvent menacer la sécurité sanitaire mondiale . A titre d'exemple, la République Démocratique du Congo, qui est grande comme sept fois la France et qui couvre un des bassins de biodiversité et de faune sauvage les plus importants de la planète, peine à faire face à une réémergence de la peste et du choléra. La RDC pâtit aussi du faible niveau de surveillance épidémiologique du fait de l'insuffisance des outils à la disposition des chercheurs.
|
|
L'université de Kinshasa (République démocratique du Congo)
Les obstacles sont bien connus et sont les mêmes dans la plupart des pays du Sud :
- faible niveau de surveillance (biologique) ;
- absence d'une vision prospective à l'échelle globale ;
- rigidité dans les changements de paradigme ;
- rareté des financements ;
- difficultés d'accès géographique .
(1) Les ressources humaines
Pourtant les ressources humaines existent . Le dévouement des infirmiers, infirmières et médecins est immense. Les efforts financiers des pays du Nord doivent se poursuivre. Il en va de leur propre santé publique.
Mais les pays émergents sont aussi confrontés à une véritable crise de ces ressources humaines qui s'explique par le manque de performance des administrations publiques. Le maintien du personnel de santé dans des conditions opérationnelles a été également directement remis en cause par l'application des politiques d'ajustements structurels de la Banque mondiale à la fin des années 1970 et au début des années 1980 dans les pays d'Afrique subsaharienne.
PÉNURIE D'INFIRMIÈRES EN AFRIQUE ET EN EUROPE
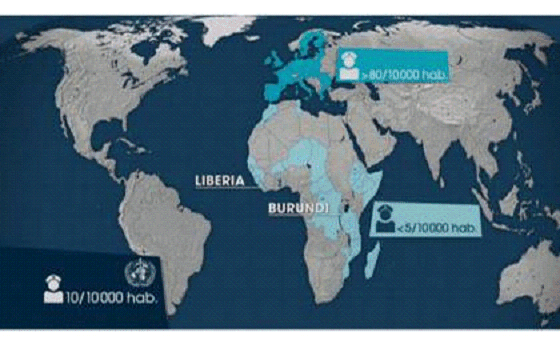
Source : Arte, Le dessous des cartes, 2009
Cette désorganisation des personnels de santé se double d'un phénomène de « brain drain » des médecins et surtout des infirmiers (fuite des cerveaux) qui font le choix personnel et professionnel de l'émigration. Pour contenir cet exode médical, on devrait encourager le développement du secteur privé afin d'assurer la formation et la rémunération de certains professionnels de santé.
TAUX D'EXPATRIATION DES INFIRMIÈRES AFRICAINES
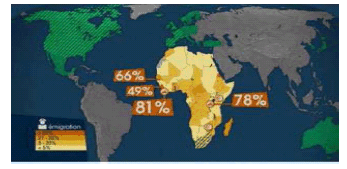
Source : Arte, Le dessous des cartes, 2009
(2) La logistique
Si les sommes mobilisées sont considérables (Fondation Gates, Unitaid), les résultats n'ont pas toujours été à la hauteur des ambitions des donateurs. Le docteur Da Silva indique que « l'intendance n'a pas suivi ». L'existence de failles dans la chaîne d'approvisionnement des vaccins et des médicaments financés par ces organismes diminue considérablement la portée pratique de ces actions . Faute d'une gestion efficace par les administrations des pays bénéficiaires, une quantité importante d'aide est perdue du fait de ces dysfonctionnements logistiques.
Pour remédier à cette situation, des concessions de distribution des médicaments ont été conclues entre le Programme des Nations Unies pour le Développement (PNUD) et le groupe BOLLORÉ, qui est très présent dans la logistique en Afrique sub-saharienne. Le groupe Bolloré assure par exemple la majeure partie de la gestion logistique des médicaments, des moustiquaires imprégnées, des rétroviraux en République démocratique du Congo.
Les travaux de partenariats public-privé dans ce domaine tout comme la formation de logisticiens, notamment par l'Agence de Médecine Préventive, doivent permettre d'optimiser la distribution des produits de santé aux populations menacées.
(3) La veille sanitaire
L'Afrique subsaharienne est confrontée à d'énormes problèmes de suivi des pathogènes du fait du caractère inexistant ou embryonnaire des réseaux de veille épidémiologique . Les rigidités de l'administration centrale couplées à la faiblesse institutionnelle des ministères en charge de la santé contribuent à pérenniser ce statu quo.
La plupart des ministères de la santé n'ont pas mis en place un réseau épidémiologique (chercheurs, universités, laboratoires, hôpitaux) capable d'identifier rapidement les menaces infectieuses. Pour autant, des embryons de veille épidémiologique parviennent à se mettre en place comme en témoignent les activités de l'Institut national de recherche biomédicale en République démocratique du Congo.

(Centre d'urgence sanitaire, Mali, OMS)
Un réseau de coopération et d'échanges de données pourrait se développer à travers des échanges de pratiques entre « veilleurs du Nord » et « veilleurs du Sud » afin de mettre en place un suivi épidémiologique. La veille sanitaire est sans nul doute un champ privilégié de la coopération Nord-Sud (en particulier pour les coopérations décentralisées) qui doit aller au-delà d'une simple assistance technique et s'étendre à des missions de conseil et d'échanges de bonnes pratiques.
L'Agence de Médecine Préventive a ainsi mis en place un laboratoire mobile de microbiologie qui a vocation à aider les pays à renforcer la surveillance des maladies et la riposte aux flambées épidémiques dans les régions isolées.
Les Etats-Unis ont engagé une veille stratégique sur les menaces des maladies infectieuses à travers des relais du CDC ( Centre for Diseases Prevention and Control ), l'Agence Fédérale de santé qui s'apparente à un organisme paramilitaire en liaison avec la Navy. Le gouvernement américain a notamment mis en place un Epidemic Intelligence Service (EIS) ce qui témoigne du caractère résolument stratégique des actions de contrôle des menaces épidémiques dans les pays du Sud.
Le docteur da Silva mentionne également la contrepartie économique de l'aide apportée aux pays du Sud par les grandes puissances : obtenir des souches qui ont vocation à être brevetées par les laboratoires nationaux.
b) La coopération internationale
(1) Le cadre juridique et technique favorable de l'OMS
|
|
La coopération internationale est évidemment essentielle . L'exemple de la diffusion mondiale du virus A(H1N1) prouve a fortiori la nécessité de contribuer par tous les moyens au renforcement de cette coopération. La carte suivante établie par l'OMS indique les nombres de cas confirmés en laboratoire et le nombre de morts. On constate que le virus a été détecté dans 42 pays.
Source : OMS
La coopération internationale est structurée par le rôle-pivot de l'Organisation mondiale de la santé (OMS) qui contribue à mettre en place un réseau international de veille épidémiologique. Ce processus de coopération s'est intensifié depuis l'entrée en vigueur du nouveau règlement sanitaire international (2005) le 15 juin 2007. Cet instrument juridique a force obligatoire pour 194 pays , et notamment pour les pays membres de l'Organisation mondiale de la santé.
|
LES NOUVELLES OBLIGATIONS IMPOSÉES AUX ETATS
SIGNATAIRES
- désigner un point focal national (PFN) chargé en permanence des échanges d'informations avec l'OMS - évaluer les évènements de santé publique susceptibles de constituer une urgence de santé publique de portée internationale et les notifier à l'OMS - répondre aux demandes de l'OMS en matière de santé publique - renforcer les capacités de surveillance et surveiller les points d'entrée - renforcer puis maintenir les capacités de détection, d'évaluation et de réponse aux évènements de santé publique |
(2) La coopération européenne
Les institutions communautaires n'ont qu'un rôle subsidiaire à l'heure actuelle dans la protection de la santé des populations mais qui se renforce avec le temps. Le professeur Anne-Marie Moulin a invité conjointement scientifiques et politiques à « réfléchir collectivement sur ces abandons nécessaires de souveraineté » en mettant en avant la pertinence du niveau communautaire pour faire face à certaines pandémies.
Pour autant, l'Europe dispose d'un système d'alerte précoce et de réaction (ERWS) a été mis en place en 1999 pour avertir les Etats-membres, la Commission de l'apparition de nouvelles émergences susceptibles de donner lieu à une réponse communautaire coordonnée. En outre, un réseau communautaire de surveillance des maladies transmissibles a été mis en place le 26 octobre 2001 par la DG SANCO et le Conseil des ministres de la Santé piloté par un « Comité de sécurité sanitaire ». Ce dispositif s'appuie sur les activités de surveillance conduite par les Etats-membres et porte sur une quarantaine de maladies transmissibles. Il est composé des représentants de tous les Etats-membres et est chargé de faciliter la communication rapide en cas de crise, l'échange d'informations sur les menaces microbiennes ainsi que de coordonner les réponses sur le plan sanitaire.
Par ailleurs, la surveillance s'est trouvée renforcée par la création du Centre européen de prévention et de contrôle des maladies (ECDC) en avril 2005 qui est chargé de récolter les données et coordonne l'évaluation des risques liés aux maladies infectieuses.
c) Le système français
L'organisation administrative sanitaire en France apparaît peu compatible avec le développement d'une culture de la réactivité en amont des émergences futures. Les nombreux acteurs impliqués dans l'anticipation des futures pandémies s'inscrivent parfois plus dans une logique de concurrence que dans une dynamique de coopération entre acteurs du système de santé. De plus il manque souvent cette relation de confiance avec les professionnels de santé qui permet la réussite d'une action collective.
(1) Les médecins : des acteurs de santé publique à part entière
Le renforcement de la démarche collective de santé publique serait vain sans l'association accrue des médecins .
Aux Etats-Unis, la common law ne fait aux praticiens aucune obligation de porter secours aux blessés et aux malades dans les situations d'urgence. En 1847, le premier code de déontologie publié par l'American Medical Association reconnaissait la « responsabilité » du médecin en cas d'urgence, mais ce langage a disparu des codes dans les années 1950. Les obligations des praticiens en matière de santé publique ont été progressivement oblitérées, et les médecins eux-mêmes poussés à méconnaître leur devoir civique pour ne penser censément qu'au bien-être de leur patient. Un tel système aboutit à cette absurdité que, toute l'obligation de porter assistance reposant sur les frêles épaules des seules infirmières, ce sont les moins préparés techniquement qui devront faire face aux urgences les plus complexes.
En France, l'organisation des médecins généralistes 28 ( * ) en amont pour prévenir les risques infectieux demeure encore parcellaire . Or, le médecin devrait être avant tout considéré comme « un acteur communautaire de santé publique », qui se définit et qui est perçu de manière plus large qu'un prescripteur comme le propose Françoise Weber, directrice générale de l'INvS.
En outre, il faudrait valoriser la participation des médecins traitants à la veille sanitaire afin de renforcer sa position d'acteur de santé publique et ainsi constituer un contrepoint à une communication de masse de plus en plus rejetée par le public. Il s'agit enfin de constituer des réseaux de médecins généralistes de terrain (sur le modèle de la réserve sanitaire) selon un maillage territorial défini. Ces réseaux de médecins constitueraient une tête de pont de professionnels de santé prêts à réagir et à coordonner leurs confrères en cas d'émergences infectieuses
Le professeur Catherine Leport propose notamment d'intégrer davantage la santé publique dans le cursus des médecins dont la formation repose sur la relation singulière entre le patient et le médecin. L'apport principal de cette réforme de la formation des médecins serait de sensibiliser les futurs praticiens à leur rôle d'acteur de santé publique .
Ces réflexions font naturellement suite à la pandémie de grippe A/H1N1 qui s'est caractérisée par une attitude de défiance entre le ministère de la Santé et les médecins traitants quant à leur participation à la vaccination de la population. Ce rôle d'acteur a été renforcé par le contrat d'amélioration des pratiques individuelles (CAPI) que signent les médecins et qui les engage à remplir un certain nombre de tâches de santé publique.
(2) Le renforcement et la convergence de réseaux de surveillance épidémiologique
Il apparaît tout d'abord nécessaire de renforcer les réseaux de surveillance et d'alerte mutualisés à l'instar du réseau des GROG (Groupes régionaux d'observation de la grippe) afin de disposer d'une connaissance précoce de l'arrivée d'une épidémie et ainsi limiter son impact sur le système de soin (désorganisation de la prise en charge à l'hôpital, ruptures de stocks médicamenteux).
Ces réseaux permanents reposent sur des vigies (les médecins et les pharmaciens) qui mettent à disposition les données des autorités de veille sanitaire (INvS) dans le cadre du réseau national de santé publique. Une convergence renforcée des réseaux d'observation devrait être recherchée notamment entre le réseau Sentinelles (qui regroupe 1300 médecins généralistes libéraux) et les GROG.
(3) Le réaménagement de l'architecture des agences sanitaires
Les agences sanitaires forment l'assise de la décision publique en matière de santé publique. Pour autant, une réflexion sur l'architecture générale pourrait être engagée afin d'assurer une meilleure efficacité du système global , notamment dans l'optique d'une meilleure réponse apportée aux populations dans les situations d'émergence épidémique.
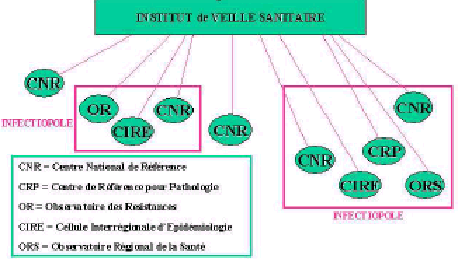
Source : Pr. Didier Raoult
Un rapport parlementaire 29 ( * ) a avancé l'hypothèse d'un regroupement de l'INvS et de l'INPES remettant en question la séparation selon lui artificielle entre veille et alerte sanitaire et prévention du public. Ce regroupement permettrait de renforcer la transversalité des missions confiées à ces deux agences et qui dépendent de l'ensemble des risques susceptibles d'affecter l'état de santé de la population. La mise en place d'une seule agence à vocation populationnelle rendrait ainsi l'articulation de la veille et de la prévention plus opérationnelle.
3. Les priorités de la recherche
Une des grandes tendances de fonds à l'oeuvre au sein de la communauté scientifique est la promotion de la transversalité dans le domaine de la recherche et de la formation. La transdisciplinarité devrait être systématiquement encouragée dans la recherche sur les maladies infectieuses émergentes, en y incluant pleinement les sciences humaines et sociales (histoire, sociologie, économie). Le développement de la science de l'émergence promue par le professeur Patrice Debré dépend de la capacité des chercheurs à dépasser leurs disciplines respectives en vue d'une meilleure compréhension des phénomènes infectieux.
a) Au niveau mondial
Citant les travaux du Prix Nobel d'Economie Joseph Stiglitz, Jean Paul Moatti, directeur de l'Institut de santé publique d'Aviesan, a assimilé les travaux de recherche et développement - notamment ceux portant sur les maladies infectieuses émergentes -, comme un bien public global . Cette dimension internationale de la recherche implique une régulation adaptée à l'échelle mondiale. Thierry Pineau, chef du département santé animale de l'INRA a appelé à anticiper les besoins de la recherche et inviter à « travailler à l'échelle pertinente ».
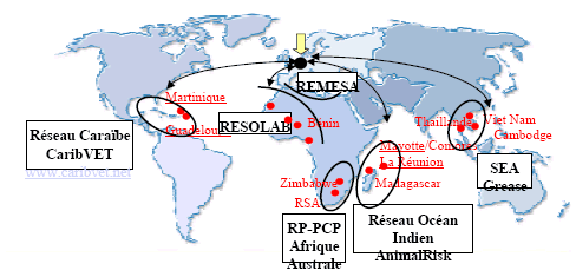
Source : Thierry.Pineau, INRA, mai 2012
C'est ainsi que le Centre de coopération internationale en recherche agronomique pour le développement (Cirad) a mis en place le réseau CaribVET aux Caraïbes et participe à d'autres réseaux d'observation. Des réseaux de partenariats doivent se développer en lien avec la santé humaine. Les médecins sont organisés en réseaux (RSIE) avec les vétérinaires, le réseau de l'Océan Indien est le plus développé. Des réseaux entre pays qui ont développement différent devraient être mis en oeuvre. En outre, un grand réseau en Afrique devrait être une porte d'entrée. Dominique Martinez, enseignant-chercheur au CIRAD, ajoute qu'il s'agit de « trouver des solutions pour éviter que les chercheurs, notamment en Afrique, quittent leurs pays d'origine pour aller dans d'autres pays offrant une meilleure rémunération ».
Parallèlement à ce renforcement continu des réseaux, les financements et programmes pour la recherche dans les pays devraient faire l'objet d'attention accrue de la part de l'Agence française de développement (AFD) et de l'ANR et plus généralement l'ensemble des financeurs de l'aide publique au développement. La mise en place d'une composante Sud en partenariat avec l'Union Européenne pourrait également être recherchée.
b) En France
Afin de garantir une meilleure qualité de la réponse aux maladies infectieuses émergentes, il est nécessaire d'adopter une vision globale des risques encourus ce qui implique de résoudre certaines contradictions institutionnelles.
(1) Le développement des partenariats de recherche au service d'une approche systémique
Les interactions entre les acteurs de la santé animale et de la santé humaine fournissent un exemple de rapprochement à encourager à l'avenir étant donné les risques sanitaires apparaissent à l'interface des écosystèmes animaux et humains. Thierry Pineau relève que 75 % des maladies infectieuses de l'homme sont des zoonoses, c'est-à-dire transmises par les animaux. Il faut soutenir les efforts engagés par l'INRA pour fédérer l'ensemble des acteurs de la santé animale dans un réseau français pour la santé animale et en renforçant ses partenariats avec le secteur privé via la création d'un Institut Carnot.

Source : Thierry Pineau, INRA, mai 2012
Ces rapprochements entre santé animale et humaine correspondent à une prise en compte du concept de « One health » par l'Etat et le ministère des affaires étrangères a défini la position de la France sur ce sujet en 2011.
(2) L'amélioration des conditions financières et expérimentales de la recherche
(a) Le nécessaire soutien à l'innovation thérapeutique de l'industrie
D'un point de vue stratégique, le soutien d'un pays à son industrie nationale dans le domaine du vaccin et du diagnostic demeure essentiel et ces actions doivent être renforcées. Alain Mérieux, président de la Fondation Mérieux, a salué la création du pôle de compétitivité de Lyon-Grenoble qui a permis d'associer recherche publique et recherche privée, grands groupes et PME.
(b) L'ouverture de nouveaux champs de la recherche
De nouveaux champs doivent être couverts par la recherche sur les maladies infectieuses comme atteste Thierry Pineau qui insiste sur l'importance des retombées opérationnelles de celle-ci. Au cours de la prochaine décennie, deux nouveaux champs de recherche doivent être explorés à savoir celui des maladies de production qui font peser un risque économique et alimentaire et les maladies zoonotiques qui font peser un risque pour la santé publique.
Les connaissances sur la robustesse génétique, les systèmes d'élevage, l'alimentation du bétail, la vaccination, les outils de gestion de crise feront l'objet de travaux de recherche approfondis.
(c) Le financement de la recherche
Marie-Christine Blandin, présidente de la commission de la culture, de l'éducation et de la communication du Sénat, propose la mise en place d'un dispositif de guichet mobilisable immédiatement en cas de crise. Il faudrait en outre revisiter les modes de financement actuels de la recherche, essentiellement tournés, avec le crédit d'impôt recherche et l'Agence Nationale pour la Recherche, vers le brevetable.
|
L'ESSOR DES PARTENARIATS PUBLICS PRIVÉS L'exemple de la recherche sur la résistance aux antibiotiques Le programme de recherche « NewDrugs4BadBugs » a pour objectif principal de mieux cerner les causes de la résistance accrue des bactéries aux antibiotiques. Ces nouvelles ressources vont renforcer un programme de recherche soutenu par l'Innovative Medicines Initiative (IMI) qui constitue à ce jour la plus importante structure de partenariat public-privé européenne dans ce domaine. Les premiers projets lancés dans le cadre du programme de recherche seront financés par un budget abondé à hauteur de 109 millions d'euros par l'IMI et de 114,7 millions d'euros par les entreprises pharmaceutiques et biotechnologiques. GSK, AstraZeneca, Janssen, Sanofi et Basilea travailleront en synergie avec leurs partenaires des organismes publics de recherche et des experts scientifiques afin de stimuler de nouvelles recherches sur les antibiotiques. Cette initiative traduit la volonté de l'ensemble des acteurs -publics comme privés- de trouver rapidement des solutions face à la résistance des bactéries aux antibiotiques qui constitue une menace sérieuse pour la santé publique. Cela permet surtout de donner une nouvelle impulsion à un domaine de recherche dont la portée s'est réduite ces quinze dernières années alors même qu'on a assisté à l'émergence continue de nouvelles bactéries résistantes aux antibiotiques sur la même période. |
L'ANR a pour mission de financer la recherche sur projets et octroie des moyens aux équipes jugées les meilleures. Pascale Briand, directrice générale de l'ANR, a rappelé qu'entre 2004 et 2007, environ 200 millions d'euros avaient été alloué au secteur des maladies infectieuses émergentes. Une meilleure répartition des moyens de la recherche devrait être recherchée, comme en atteste le financement des recherches en biologie qui sont consacrées à 90 % à des pathogènes humaines alors même que 75 % des crises sanitaires sont issues de zoonoses. Madame Briand a invité la communauté scientifique à participer activement à la programmation 2014-2017 de l'ANR en vue de la définition d'un programme sur l'émergence incluant les sciences humaines et sociales et faisant une part aux partenariats publics privés.
IV. CONCLUSION
Aux termes de cette étude de prospective, il apparait que les conclusions de la délégation sénatoriale à la Prospective rejoignent celles exprimées par le Service Science et Innovation du Royaume-Uni dans le cadre du programme Foresight :
« Un rapport de cette envergure ne peut pas apporter des réponses détaillées aux problèmes complexes posés par la gestion de la vaste multitude de maladies qui affectent des pays dans l'ensemble du monde. Cela ne faisait pas partie des buts du projet, qui vise plus exactement à fournir des indications sur la manière dont la menace pourrait évoluer et sur les aspects pour lesquels il pourrait être utile d'envisager de développer des politiques . L'intention du projet n'était en outre pas de dire aux acteurs et partenaires quelles sont les mesures qu'ils devraient ou doivent prendre. Les conclusions qui en sont tirées sont plutôt destinées aux responsables de l'élaboration de politiques et aux parties prenantes pour qu'ils les examinent et les interprètent dans le contexte de leurs propres situations et processus de développement de politiques ».
En effet, l'objectif poursuivi dans un tel rapport est d'abord de fournir un signal de vigie sur un phénomène à venir, phénomène qui est certain, mais qui ne peut néanmoins pas faire l'objet d'une prédiction précise, ni dans ses causes, ni dans ses manifestations, ni dans ses conséquences, car les facteurs à prendre en compte sont trop nombreux et trop complexes pour être modélisés et mis en interaction les uns les autres.
Ce document s'adresse d'abord au public le plus large, mais aussi et en particulier aux décideurs politiques à qui revient la responsabilité de faire des choix pour l'avenir.
Au-delà d'une prise de conscience collective des enjeux du problème que représente l'évolution des pathogènes infectieux, le message s'adresse aussi à tous les acteurs de la santé publique, aux médias, aux transporteurs, aux responsables de la sécurité publique, aux enseignants, et, en général, à tous ceux qui se sentent concernés collectivement ou individuellement par des initiatives qu'ils seraient susceptibles de prendre en cas de crise épidémique.
En reprenant les analyses qui sous-tendent ce rapport, votre rapporteur aboutit ainsi à quelques conclusions principales qui peuvent être présentées sous la forme de dix leviers d'action. Ce sont ces dix leviers d'action qui encadrent les diverses propositions qui sont précisées plus loin dans ce rapport.
|
DIX LEVIERS D'ACTION POUR LUTTER CONTRE LES NOUVELLES
MENACES
1. Faire prendre conscience aux opinions publiques de la globalisation du phénomène des maladies infectieuses émergentes et de l'importance des rapports Nord-Sud ; 2. Agir sur tous les facteurs d'émergence et de propagation des maladies infectieuses pour ralentir - ou mieux inverser - les grandes tendances observées (urbanisation, transports, concentrations humaines, modification de l'usage des sols, déplacements de population, méthodes d'élevage, etc...) à tous les niveaux d'organisation institutionnelle (international, national, régional, local) ; 3. Considérer la prévention de la diffusion des maladies infectieuses émergentes comme une grande cause collective de l'humanité et de ce fait empêcher et réprimer les actes qui concourent à l'augmentation des menaces (comme les trafics alimentaires, les déplacements de population, la modification des méthodes culturales traditionnelles, la diffusion de polluants, l'introduction non autorisée d'espèces sauvages etc..) ; 4. Faire progresser l'information des populations du Nord comme du Sud sur les pathologies, les vecteurs et les prophylaxies des maladies émergentes , en particulier pour celles qui sont localement ou régionalement les plus menaçantes ; 5. Inventer ou développer des méthodes de concertation pluri-disciplinaires les plus larges (santé, histoire, sociologie, communication, transports, géographes, etc...) associant des praticiens, des chercheurs ou des industriels des métiers les plus concernés pour créer des liens de confiance et faciliter la mise en place de dispositifs d'urgence en cas de pandémies ; 6. Réintroduire des protocoles classiques de lutte contre les pandémies (isolements, quarantaines, hygiène publique, etc...) et travailler sur les moyens de pallier aux nouvelles exigences en termes de volumes et de coûts de la sécurité sanitaire dans le domaine des transports de personnes, de biens et de marchandises ; 7. Promouvoir de nouveaux outils d'intervention sur les maladies infectieuses émergentes (observations spatiales, constitution de bases de données épidémiologiques avec le recours aux téléphones portables et à internet, modélisation des phases de diffusion pour les différents types de maladies, etc...) ; 8. Réguler les mouvements de praticiens de la santé des pays du Sud vers les pays du Nord et au sein des pays du Nord entre les pays demandeurs de praticiens et les pays exportateurs de praticiens (notamment par la sanctuarisation de la prise en charge financière des personnels de santé dans les pays les plus démunis) pour éviter les déserts médicaux dans les zones géographiques touchées par des crises économiques ou politiques ; 9. Soutenir et orienter la recherche sur les vaccins et les thérapeutiques des maladies infectieuses par un rapprochement des politiques menées par les organisations internationales sur les santés humaines et animales (FAO, ONU-Habitat, OMS) et les organisations régionales ou sous-régionales ; 10. Faire des efforts d'organisation de la logistique de terrain pour l'acheminement des vaccins, des médicaments et le transfert de souches de pathogènes dans les zones les plus difficiles d'accès et encourager la coopération décentralisée entre collectivités locales du Nord et du Sud . |
V. LES TRAVAUX DE LA MISSION
A. PERSONNALITÉS CONSULTÉES
- Professeur Michel Aubier , Professeur service de pneumologie à l'Assistance Publique - Hôpitaux de Paris (APHP) ;
- François-Xavier Babin , Directeur du Développement international de la Fondation Mérieux ;
- Franck Baudino , président de l'ONG Health for development ;
- Eric Bertier , délégué de la Fondation PwC France pour la Culture et la Solidarité ;
- Alain Boinet , Ministère des affaires étrangères ;
- François Bombard , directeur adjoint et directeur médical de Sanofi-Aventis ;
- Docteur Didier Bompangue , chercheur à l'Université de Besançon, fondateur de l'unité de recherche et de formation à l'Université de Kinshasa République Démocratique du Congo (RDC) ;
- Professeur François Bricaire , chef du service des maladies infectieuses à l'Assistance Publique - Hôpitaux de Paris (APHP) ;
- Bernard Cerquiglini , Recteur de l'Agence Universitaire pour la Francophonie (AUF) ;
- Sylvie Chantereau , Directrice Générale "Amis du Fonds Mondial" ;
- Rudy Chaulet , Vice-président -Délégué aux relations internationales et à la francophonie à l'Université de Franche-Comté ;
- Jean-Pierre Cordier , Président de la TPA Total Professeurs Associés
- François de Peyrecave , DAOI-AFCENT République Démocratique du Congo (RDC) ;
- Patrice Debré , Ancien Ambassadeur chargé de la lutte contre le Sida et les maladies infectieuses au Ministère des Affaires Etrangères (MAE)
- Christian Devaux , directeur du Centre d'études d'agents Pathogènes et Biotechnologies pour la Santé ;
- Docteur Bernard Dreyfus , directeur scientifique de l'IRD (Institut de recherche pour le développement) ;
- Maryse Dugue , Chef de projet de la division santé de l'Agence Française de Développement (AFD) ;
- Docteur Joseph Fair , directeur scientifique de GVF Global Viral Forecasting, San Francisco (Etats-Unis) ;
- Docteur Pierre Formenty , Team Leader World Health Organization ;
- Damien Foucher , Initiative solidaire pour l'Afrique SOGEA SATOM ;
- Xavier Garde , Représentant Cameroun, Congo, Gabon, Guinée Equatoriale, République Centrafricaine, République Démocratique du Congo de l'Institut pour la Recherche et le Développement (IRD) ;
- Professeur Patrick Giraudoux, fondateur du Laboratoire chrono-environnement de l'Université de Franche-Comté à Besançon ;
- Professeur Daniel Gilbert, directeur du Laboratoire chrono-environnement de l'Université de Franche-Comté à Besançon ;
- Jean-Paul Gonzales , directeur général du Centre International de Recherches Médicales (CIRMF) de la Fondation Total à Franceville (Gabon) ;
- David Guarnieri , directeur Afrique Francophone de la fondation PWC ;
- Laura Henckel , Point de contact National Environnement pour le 7e PCRD Fondation pour la Recherche et la Biodiversité ;
- Jérémie Josso, chargé de mission Unité Affaires Internationales et Européennes Région Ile de France ;
- Docteur William B. Karesh , Vice président de l'EcoHealth Alliance EcoHealth Alliance, New York (Etats-Unis) ;
- Docteur Mirdad Kazanji , directeur de l'Institut Pasteur de Bangui ;
- Kourouma Kekoura , coordonnateur en République Démocratique du Congo (RDC) de ONU-SIDA ;
- Jean-Pierre Lamarque , conseiller régional santé pour la RDC au Ministère des Affaires Etrangères ;
- Anaïs Legand , ancienne chargée de mission auprès du Pr Debré ;
- Mme le Professeur Catherine Leport , service des maladies infectieuses à l'Assistance Publique - Hôpitaux de Paris (APHP) ;
- Christophe Longuet , directeur médical de la Fondation Mérieux ;
- Marianne Mensah , coordinatrice régionale en République Démocratique du Congo (RDC) de l'Agence Française de Développement (AFD) ;
- M. Alain Merieux , Président de la Fondation Charles Mérieux ;
- Jean François Minster , directeur scientifique de la société Total ;
- Benoît Miribel , directeur général de la Fondation Fondation Mérieux ;
- Marina Moroli Zingraff , conseiller à la coopération sud-sud The Global Mecanism, Rome (Italie) ;
- Serge Mostura , directeur du Centre de crise du ministère des affaires étrangères ;
- Anne-Marie Moulin , directeur de recherche, anthropologue au CNRS UMR, Université Paris 7 ;
- François Moutou , chef d'unité, directeur adjoint, épidémologie ANSES ;
- Glaucia Paranhos-Baccala , responsable de la Recherche de la Fondation Mérieux ;
- Christophe Peyrefitte , pharmacien en chef à l'Institut de recherche biomédicale des armées Fondation Mérieux ;
- Laurent Puglionisi , représentant résident pour l'Afrique Centrale de Medef International ;
- Francis Raoul, maître de conférences au Laboratoire chrono-environnement de l'Université de Franche-Comté à Besançon ;
- Gérard Salem , directeur de laboratoire sur l'espace, la santé et les territoires Université Paris Ouest Nanterre ;
- Jérôme Salomon , directeur des projets - International de l'Institut Pasteur ;
- Michel Sidibe , directeur exécutif de ONU-SIDA ;
- Philippe Thiebaud , directeur des Biens Publics Mondiaux au ministère des affaires étrangères ;
- Denis Tillinac
- Robert Toubon , Président de l'ONG « Equilibre et Population » ;
- Professeur Léon Tshilolo , Centre de formation et d'Appui Sanitaire Centre Hospitalier Mokole, République Démocratique du Congo (RDC) ;
- Docteur Delphine Verrier , CIRMF, (Gabon) ;
- Bénédicte Weyl , Agence Française de Développement (AFD) ;
- Tchoffo Zoteye , doctorant en épidémologie, lauréat du prix du jeune chercheur, Laboratoire de parasitologie, épidémologie de Yaounde (Cameroun).
- J.N Banavaliker , Director, Rajan Babu Institute for Pulmonary Medicine and Tuberculosis RBTB Hospital, Kingsway Camp, Dehli.
- - ubash Yadav
, technical Officer, Project
Management Unit,
International Union Against Tuberculosis and Lung Disease,
New Dehli.
- Boby John , Executive director, Global Health Adocates India, New Dehli.
- Peter Schall, Senior Programme Officer Tuberculosis, Bill & Melinda Gates Foundation in New Dehli.
- Lalit Kant , Deputy Director-Immunization, Bill & Melinda Gates Foundation in New Dehli.
- Docteur Ashok Kumar , Director General of Health Services, Head, Central TB Division Ministry of Health, India.
B. COMPTE-RENDUS DES AUDITIONS
1. Thierry Pineau, directeur de recherche et chef du département santé animale (Tours) Dominique Martinez, enseignant-chercheur au CIRAD30 ( * ) et directeur de l'UMR-Inra-Cirad de Montpellier et Philippe Chemineau, directeur de recherche et délégué à l'expertise scientifique collective à la prospective et aux études (INRA) 31 ( * )
I. Constats de prospective, évolutions et perspectives de l'INRA
Monsieur Philippe Chemineau présente une note de prospective réalisée en 2005, actualisée en 2012 pour étudier les avancées réalisées.
L'équipe a été renouvelée et ce ne sont plus les mêmes acteurs qu'en 2005, l'une des rédactrices, Sandrine Paillard est partie à l'ANR 32 ( * ) .
La note concerne les végétaux également. Mais les considérations sur les végétaux ne seront pas présentées lors de l'audition car leurs pathologies ne se transmettent pas à l'Homme. Ce sont des vecteurs 33 ( * ) qui transportent les virus sur de longues distances.
La note de 2005 a été réalisée sur la base de documentation et d'auditions qui n'ont pas été renouvelées depuis 2005. La méthode utilisée est classique en matière de prospective : description des composantes principales à prendre en compte, combinaison de celles-ci et scenarii raisonnables, puis détermination des enjeux et rôles de l' INRA.
1. Le thème comprend quatre composantes principales
- Gravité des maladies émergentes
- Capacités cognitives face aux maladies émergentes et épidémies
- Gouvernance mondiale en matière de santé des animaux
- Articulation des rôles en France, en matière de recherche, d'expertise, d'évaluation et de gestion des risques.
2. Combinaison des composantes
Diverses hypothèses peuvent se dessiner au sein des composantes.
Première composante : Gravité des maladies émergentes et des épidémies :
Hypothèse n°1 : Des épidémies mondiales avec pathogènes nouveaux, virulents et franchissant les barrières de l'espèce.
Hypothèse n°2 : Disséminations limitées de pathogènes voisins, de même type à peu près connus.
Deuxième composante : Capacités cognitives face aux maladies émergentes et épidémies :
Hypothèse n°1 : La recherche produit des connaissances utiles et efficaces pour faire face.
Hypothèse n°2 : La recherche est dépassée (n'est pas en capacité, ou n'est pas en moyens).
Et cette hypothèse ne concerne pas uniquement le Sud. En effet, il faut considérer le scenario « saut de puce » qui renvoie aux pathologies qui émergent subitement au coeur de l'Europe. Par exemple, pour la fièvre aphteuse, le virus s'est propagé en Angleterre suite à un sandwich en Angleterre dont les restes ont été mangés par un porc.
Troisième composante : Gouvernance mondiale en matière de santé des animaux :
Hypothèse n°1 : L'Europe est partenaire d'une gouvernance mondiale.
Hypothèse n°2 : Absence de gouvernance supranationale: chaque pays agit seul.
Articulation des rôles en France, en matière de recherche, d'expertise, d'évaluation et de gestion des risques :
Hypothèse n°1 : Séparation des fonctions avec coopération efficace.
Hypothèse n°2 : Séparation des fonctions sans coopération.
La combinaison de ces hypothèses donne des scenarii envisageables. Un scénario d'ensemble est une combinaison d'états de chaque facteur.
Divers scenarii se dessinent, sur une échelle de gravité de I à IV.
I. Situation maîtrisée ?
Les avancées scientifiques et institutionnelles aux plans national et international permettent une maîtrise des maladies émergentes, la France y contribuant pleinement dans le cadre Européen ; la situation est maîtrisée même dans le cas d'émergence de pathogènes nouveaux et dangereux.
II. Des risques élevés de maladies à fort impact ?
Des risques importants liés aux maladies émergentes, face auxquels la recherche est impuissante et les nations, dont la France, incapables de coopérer.
III. Un « chacun pour soi », générateur de tensions ?
Face à l'incapacité des Etats à coopérer pour mettre en oeuvre des politiques de prévention, les réponses sanitaires existent, mais sont curatives et ne bénéficient qu'à certains pays ou certaines zones, ce qui crée des tensions fortes.
IV. La France, partenaire peu dynamique ?
La communauté internationale avance vers des réponses scientifiques et trouve des régulations efficaces, mais la France, par manque d'articulation entre capacités de recherche et bases de données sur les risques, n'est pas en capacité de développer suffisamment des approches épidémiologiques. De ce fait, elle ne contribue pas autant que souhaitable à l'affirmation scientifique et géopolitique de l'Europe en ces domaines.
3. Quels sont les enjeux pour l'INRA ?
Cette démarche a permis d'avoir une vision globale pour lancer des actions efficaces et effectives. Cette vision souffre des contradictions au sein des institutions. L'INRA a tenu compte de la note prospective de 2005 en développant les interactions.
A. Développer les interactions avec les acteurs de santé des animaux
Partenariats de recherche
Des collaborations sur les maladies émergentes se forment : Unité mixte de recherche INRA - CIRAD à Montpellier, le consortium Agreenium, le WUR, Université de Wageningen aux Pays-Bas, qui collabore activement avec l'INRA.
Relations avec les institutions
L'ANSES 34 ( * ) qui fait de l'expertise et de la recherche finalisée sur des objets en situation d'émergence, ou le R31 qui est un réseau animé par l'ANSES.
Relations avec les professionnels
L'Institut Carnot procède à une labellisation et à la réalisation d'un portail pour les entrepreneurs.
B. Concevoir des dispositifs pour construire les bonnes questions de recherche.
Ce sont les bénéfices du développement des interactions mises en place.
- Accès aux bases de données et aux banques d'échantillons
- Accès aux connaissances et appropriation de nouvelles méthodologies. On vise l'excellence scientifique, la publication dans les meilleurs journaux.
- Conditions financières et expérimentales
- Construction conjointe des questions scientifiques
II. Santé publique et santé animale : « One Health »
Cette dynamique entre la santé publique et animale est développée par le Professeur Pineau. L'angle de recherche dans la situation récente se situe après de nombreuses situations de crise (SRAS, tremblante, fièvre aphteuse). Les chercheurs ont beaucoup appris et sont plus réactifs.
Aperçu du contexte actuel :
Emergence du virus de Schmallenberg : C'est un virus original. Le virus le plus proche est le virus Akabane apparu au Japon sur les veaux dans les années 1970.
Le virus de Schmallenberg est zoologique. Il passe inaperçu, il touche les ruminants et se manifeste par des malformations à la mise à bas. Il est présent aux Pays Bas, en Belgique, en Allemagne et en Grande Bretagne. La France est également touchée dans 100 élevages sur 19 départements. Le virus de Schmallenberg est véhiculé par les moustiques, les moucherons et les tiques. Il n'y a apparemment pas de transmission horizontale. Les chercheurs ont déjà bien cerné le virus mais il reste encore de la recherche à faire.
Sa vitesse de dispersion est très rapide. Il se propage plus vite que la fièvre catarrhale ovine. Il s'est propagé des Pays-Bas à la Haute Vienne très rapidement. Il sévit ponctuellement mais la saison de 2012/2013 va être dure. Il pourrait engendrer 50 % de pertes en Allemagne.
Cette problématique soulève également la question du transport des animaux qui a un impact sur la propagation des virus. A titre d'exemple, le Professeur Pineau soulève l'aberration économique de l'abattage en Roumanie de bovins provenant de l'Ouest de la France pour ensuite être réexpédiés en Europe.
Nouvelle émergence de la tuberculose en France :
Le statut exempt de la France risque de lui être retiré. Par exemple, en Côte d'Or, on assiste à un échange de souche entre la faune sauvage et les élevages. Or la tuberculose bovine peut être transmise à l'Homme.
Pour être exempt par l'OIE 35 ( * ) , il y a un plafond (x/million) à ne pas dépasser. La France s'en rapproche.
Le Virus de Schmallenberg ne fait l'objet d'aucune réglementation pour l'instant
Les règlementations dépendent des impacts économique et sanitaire. Les deux sont articulés au regard des acteurs. L'émergence d'une maladie infectieuse a un coût, notamment pour les éleveurs. Ce coût se traduit par exemple par la surcharge de travail, les visites de vétérinaire. Il faut faire un calcul global avec les charges finales.
Angle du pourvoyeur de recherche
Face à une émergence en France c'est le DGAL 36 ( * ) qui agit. Il est le prescripteur et le gestionnaire des risques. La détermination des priorités est faite par le Réseau Français pour la Santé Animale.
Tous les acteurs sont alors mobilisés au sein de plateformes nationales sans enjeu de pouvoir. Leurs priorités sont la recherche et la rapidité. Il faut agir de façon exemplaire avec une capacité rapide de réaction.
L'anticipation n'est pas d'opérer une recherche sur tous les risques. Il faut construire une culture de la réactivité en agissant par analyse de contexte et priorisations et disposer de réseaux internationaux opérationnels. Tels que la World Health Organisation, l'OIE ou le CaribVet. Il faut construire une base de données comprenant les vecteurs, les vaccins ou les diagnostics.
Depuis 2005 il y a des actions collaboratives, issues d'un projet et d'un financement européen.
Construire la réactivité. Les chercheurs savent qu'ils peuvent à tout moment changer de type de recherche, ce qui est très difficile. En situation d'émergence, ils ont conscience qu'il est impossible de ne pas répondre.
La réactivité conjoncturelle et la réactivité structurelle forment les deux dimensions de cette réactivité face à une crise.
La réactivité conjoncturelle est fondée sur les parties prenantes identifiées, organisées et expérimentées, ainsi que sur les procédures. Elle se caractérise par le développement des agences de coordination et des réseaux.
L'UE finance déjà une action de coordination pour que les acteurs puissent se connaître, pour développer plus de réseaux. 17 pays sont partie à cette coordination, notamment le Brésil et les Etats-Unis.
Le premier temps pour préparer la réactivité est la constitution de réseaux, le second temps est le financement et la structuration de la réactivité qui passe par des installations performantes.
L'INRA dispose à Tours d'un centre de confinement
A3 (sur une échelle allant jusqu'à A4) : l'INPREST
37
(
*
)
. Il est
caractérisé par une confidentialité absolue. Par ailleurs,
la sécurité sanitaire est très renforcée: les
animaux expérimentés sont dépecés puis
passés à la soude. Les chercheurs y réalisent tout type
d'expériences. Par exemple, le 1
er
mars 2012, les chercheurs
de l'INRA vont procéder à une inoculation du virus de
Schmallenberg sur des veaux et des moutons.
La politique « ONE HEALTH » doit se développer : « Un monde, une santé » . C'est une dynamique qui se diffuse. Cette démarche vise à rapprocher la recherche infectiologie humaine avec la recherche animale.
Des agences ont déjà été regroupées, mais il faut développer des interfaces, notamment celles entre la DGS 38 ( * ) , l'INSERM 39 ( * ) , l'Institut Pasteur et les cliniciens.
Les partenariats existent déjà pour les travaux sur les résistances aux antibiotiques qui s'échangent entre animaux et humains . Ces interfaces doivent se renforcer.
La problématique des antibiotiques est importante, leur usage doit être raisonné. Contrairement aux Etats-Unis où ils sont utilisés comme facteurs de croissance, en France beaucoup d'efforts ont été réalisés pour réduire leur consommation.
Les antibiotiques peuvent développer des résistances. Par exemple, suite au virus H1N1, des restes de Tamiflu sont apparus dans les eaux des grandes villes d'Asie, malgré l'assainissement. Des canards ont développé des résistances aux souches de virus grippaux. Or les résistances sont transmissibles à l'Homme.
Une vision plus globale des problématiques des résidus des médicaments est nécessaire . Un programme existe déjà pour les eaux usées des hôpitaux -qui s'évacuent majoritairement par les réseaux ordinaires, mais il n'est pas suffisant.
Comment construire la réactivité face aux émergences ?
La coordination internationale doit être renforcée en appliquant plus de souplesse et de flexibilité. Il faut augmenter les échanges entre les acteurs et mettre à disposition des infrastructures.
Les cadres préétablis des partenariats publics-privés ont besoin d'être développés.
Un fond d'investissement d'urgence mobilisable très rapidement devrait être rendu disponible . Le problème tient au financement. Pour réagir face au virus H1N1 il avait fallu faire du « porte à porte ».
Il conviendrait de mettre en place un cadre conceptuel qui tient compte de la sociologie des acteurs. Chaque personne qui fait un effort perçoit un « retour sur investissement » à travailler sur le sujet. C'est un moteur de l'engagement.
Par exemple un éleveur qui remplit une enquête épidémiologique pourra faciliter la recherche et éviter des pertes en cas de virus.
Se pose également la problématique de la surveillance des agriculteurs. Par exemple, concernant le virus de Schmallenberg, aux Pays-Bas les femmes des éleveurs qui sont enceintes sont surveillées.
La recherche en santé animale française manque encore d'interactions avec la clinique humaine. Par exemple, le site du Ministère de l'Agriculture indique que le virus de Schmallenberg n'entraîne pas de risque. Alors qu'au Royaume-Uni, le Département en charge de l'Agriculture risque considère le risque comme faible (mais le Royaume-Uni reste toujours très prudent depuis la vache folle).
III. Les maladies émergentes au CIRAD
Selon Monsieur Dominique Martinez, le CIRAD s'apparente à un « INRA tropical ». 1800 personnes y sont rattachées dont la moitié sont des chercheurs. Le CIRAD travaille en liens étroits avec l'INRA. Ce centre agit en recherche et en développement en faisant beaucoup de formations, d'actions à l'université et en développant l'expertise. L'action du CIRAD sur les animaux représente 10 % de son travail, le reste concerne les végétaux.
Le concept de « One Health » est à exploiter pleinement: santé humaine, animale et végétale. L'interface Nord/ Sud doit également être développée, il faut saisir et contrôler les maladies à la source.Alors que dans les pays du Sud il est important de contribuer à la sécurité et la sûreté alimentaire et au développement économique. En Europe il est nécessaire d'insister sur la protection sanitaire dans un contexte de globalisation.
Le CIRAD fonctionne par réseaux. Il dispose d'une plateforme technique dans les TOM et bénéficie d'un rayonnement régional.
Il procède à une collecte fréquente des culicoides depuis la fièvre catarrhale ovine pour des raisons économiques (pas d'export). Pour pouvoir exporter, il faut prouver qu'il n'y a plus de vecteur actif.
Le CIRAD a conservé ainsi 3 années de base de données des culicoides. Ces données pourraient être utilisées dans la recherche sur le virus de Schmallenberg, afin de chercher l'origine de l'émergence.
Des réseaux de partenariats dans les régions doivent se développer en lien avec la santé humaine. Les médecins sont organisés en réseaux (RSIE) avec les vétérinaires, le réseau de l'Océan indien est le plus développé. Les comités de directions sont croisés. L'AFD est d'ailleurs prête à financer un projet commun.
Des réseaux entre pays qui ont un développement différent devraient être développés. Un grand réseau en Afrique devrait une porte d'entrée. La formation -et la construction- de capacités a besoin d'être encouragée. Il s'agit de trouver des solutions pour éviter que les chercheurs, notamment en Afrique, quittent leurs pays d'origine pour aller d'autres pays offrant une meilleure rémunération. Néanmoins la plupart vont dans les institutions internationales.
Quels sont les points d'amélioration ?
Les financements et programmes pour la recherche dans les pays du Sud ont disparu, tout comme la coopération technique. Il faudrait encourager la banque de développement à le faire. Il n'y a pas non plus de composante sud en partenariat avec l'Europe. Cela est dû à la compétition dans la recherche standard dans un but d'excellence scientifique. Or lorsqu'il s'agit de recherche finalisée, l'ANR ne verse pas beaucoup de crédit car elle agit surtout sur l'excellence.
Dans la coopération avec le Sud, l'ANR ne finance que les équipes françaises, les autres chercheurs ne trouvent pas de financement. Les partenariats avec le DGAL et le Ministère des affaires étrangères ne sont pas totalement fluides et pourraient être renforcés.
Parallèlement au développement des réseaux et au soutien de la recherche dans les pays du sud, il est essentiel de renforcer les interfaces entre les chercheurs car 75 % des maladies infectieuses humaines viennent des animaux. Ces interfaces ne bénéficient pas d'investissements.
Par ailleurs il est essentiel de poursuivre la recherche et l'anticipation. De nouvelles maladies, encore inconnues, comme par exemple les bactéries qui se développent dans le tube digestif vont émerger. Mais les financements ont diminués.
L'acceptation sociétale doit être renforcée en créant notamment des liens entre l'avenir des élevages et la recherche. C'est par exemple la question des polémiques sur la création de virus grippaux en les rendant hautement pathogènes. Cette création artificielle a ému l'opinion publique. La pratique de la gestion du sanitaire pourrait être développée, notamment en sensibilisant sur l'utilisation du vaccin pour répondre à la peur du corps étranger.
2. Catherine Leport, maladies infectieuses et tropicales, Inserm40 ( * ), Umr-S 738, Ufr Médecine, Site Bichat, Université Paris Diderot, Paris 7, Unité de coordination du risque epidémique et biologique, APHP41 ( * ), Paris
I- Le progrès technique facilite l'identification des maladies infectieuses émergentes
Afin de démontrer l'intérêt du progrès technique dans le traitement des maladies infectieuses, le Professeur Leport prend l'exemple de l'identification du SRAS. La démarche d'identification était la même que celle entreprise en 1982 pour le SIDA. Il fallait dans les deux cas découvrir quel en était l'agent responsable d'une nouvelle maladie infectieuse afin de pouvoir appréhender et lutter contre l'épidémie. Mais dans le cas du SIDA, il s'agissait d'un virus transmissible. Dans le cas du SRAS c'était un virus contagieux, l'urgence était d'autant plus importante. En 1982, pour le VIH, cela avait pris un an. En 2003 pour le SRAS, l'identification de l'agent responsable de la nouvelle maladie infectieuse a été réalisée en un mois.
Cette identification rapide a été permise grâce au progrès technique .
En effet, l'apparition des ordinateurs a permis le séquençage, et a facilité et accéléré la caractérisation du génome du virus. Par ailleurs le Professeur Leport souligne l'importance de l'outil internet : les chercheurs qui ont accepté de partager leurs recherches ont pu collaborer par les réseaux, à travers le monde.
Mais le progrès n'éradique pas le risque.
II- Appréhender les risques
L'Homme s'adapte dans un environnement où il cohabite avec les agents infectieux. Ainsi, malgré toute préparation, il y aura toujours des maladies infectieuses émergentes. Il faut prendre conscience de cela.
A ce titre, l'exemple du SIDA montre que malgré tous les progrès réalisés et la maîtrise de l'épidémie dans certains territoires, la maladie existe toujours et cause d'importants dégâts dans les zones les plus touchées de la planète.
De nouvelles maladies infectieuses continueront d'apparaître.
La société et le monde évoluent : l'environnement change (concentration de population, urbanisation). Il faut donc faire face à de nouvelles maladies infectieuses, mais également à de nouvelles formes de risques.
Certains risques doivent être appréhendés à la fois par la communauté scientifique et par la défense nationale. Dans ce contexte, le Professeur leport met en avant la notion de « risque épidémiologique et biologique » qui rapproche le risque d'infection naturelle et le risque d'infection provoquée mal intentionnée. En situation d'acte de bioterrorisme comme en septembre 2001, il est bien apparu qu'une partie notable des désordres causés était due à un afflux massif de patients suspects d'avoir été exposés au bacille du charbon. C'est ainsi que de nombreuses personnes ont fait appel aux secours, car ils avaient ouvert une enveloppe contenant une poudre blanche non identifiée (sucre, farine...) dont les examens ont montré par la suite qu'elles n'étaient en fait pas contaminées. Les autorités ont alors identifié des services référents de maladies infectieuses de CHU dans chacune des zones de défense vers lesquels orienter et canaliser cet afflux de personnes à prendre en charge.
Néanmoins, même si les risques persistent, l'Homme s'adaptera avec les ressources et les capacités qui ont évolué. Il faut les appréhender au mieux.
En cas de présence d'un risque sanitaire dû à une maladie infectieuse, c'est l'institut de veille sanitaire qui, en France, signale la nouvelle maladie. L'OMS réalise une cartographie et regroupe les informations sur l'épidémie au niveau mondial, et déclare la pandémie lorsqu'elle le juge approprié.
Suite au SRAS, des progrès ont été réalisés en France sur la réaction face à l'émergence d'une nouvelle maladie infectieuse.
Le Secrétariat général de la défense s'est vu confier la mission par l'Etat de rédiger un plan de prévention et de lutte contre une pandémie grippale .
Une première version de ce plan pandémie se déroulait en 6 phases, tirant les conséquences du SRAS. Une version 2011 a récemment été publiée. Elle a intégré des modifications suite à la pandémie H1N1 2009. Le Professeur Leport estime qu'il a notablement évolué et qu'il a fait l'objet d'un travail de mise en forme extrêmement pédagogique.
Lors de l'émergence d'une nouvelle maladie infectieuse, il faut tenir compte de 2 caractéristiques principales pour décider des mesures : la contagiosité et la gravité de la maladie.
Une maladie qui répond aux 2 caractéristiques à grande échelle (très contagieuse et grave) doit être le centre de toutes les attentions. Lorsqu'on se situe entre les 2, la réaction doit être adaptée. Si la maladie n'est pas grave mais très contagieuse, il faut éviter une réaction excessive.
Par exemple, la tuberculose est très contagieuse, mais elle peut aussi être grave, voire très grave si elle n'est pas traitée à temps. D'autant que cette maladie touche les populations précaires dont l'accès aux soins est imparfait et qui ne sont donc pas forcément traitées rapidement. En France la tuberculose refait surface. On dénombre notamment 30 personnes touchées en Seine Saint-Denis. Cette maladie infectieuse s'attrape et évolue au fil des lieux, des rencontres, des circonstances. Face à cette réémergence de la tuberculose, on voit apparaître une stimulation de l'industrie pharmaceutique, alors que les médicaments antituberculeux avaient peu évolué depuis 30 ans. De nouveaux produits pour traiter la tuberculose sont en cours de développement.
Il faut agir de façon concertée et graduée.
Le Professeur prend comme exemple le plan pandémie face au H1N1, qui en est la première application. On s'est préparé en pensant que ça pouvait être très contagieux et grave à partir du phénomène H5N1 qui sévissait de façon limitée en Asie depuis quelques années. Finalement, le virus H1N1 de 2009 était contagieux mais moins grave qu'attendu. On aurait dû être plus flexible .
Cependant, les mesures prises à grande échelle pouvaient s'expliquer dans la mesure où la France sortait alors de la canicule dévastatrice. Afin d'ajuster la réponse, ces événements nécessitent une réaction concertée entre les politiques et les scientifiques. Notamment, les élus se doivent d'informer les citoyens, en se basant sur les expertises des scientifiques.
Selon le Professeur, il y a un moment décisif dans le développement d'une maladie infectieuse épidémique, lorsque la courbe de progression se casse avec une augmentation rapide et importante du nombre de cas. C'est à ce moment précis que les actions entreprises sont déterminantes, peuvent influer sur le profil de la courbe et ralentir la contagion.
Il est alors nécessaire de prendre des mesures graduées, sans être dans le catastrophisme, ni exclure toute action. Il faut adapter l'action au risque.
III - Former un réseau d'acteurs coordonnés
Au moment de la survenance d'une crise et en amont, il est nécessaire que tous les acteurs agissent de concert . Ils doivent notamment travailler ensemble pendant la phase de préparation à un risque épidémique durant la période intercrise. La Direction Générale de la Santé, déjà surchargée, a du mal à assumer ce rôle de préparation et de maintenance.
La première loi de santé publique, adoptée en 2004 est tardive. Elle crée le Haut-Conseil de Santé Publique, auquel est confiée une mission globale, en 2006. Après deux ans, un groupe de travail y est constitué pour élaborer un rapport prospectif sur les maladies infectieuses émergentes.
Les membres dressent des constats dans ce rapport et souhaitent y donner suite. La principale recommandation concerne la création d'un tissu, regroupant des spécialistes de plusieurs branches, maintenus en état de vigilance permanente: chercheurs, enseignants, scientifiques, sociologues et politiques . Ils se sont alors réunis dans une activité annuelle de séminaire.
Créer une nouvelle structure sur ce sujet est une recommandation du Haut Conseil dont la mise en application requiérerait des efforts soutenus et conjugués. Dans l'attente de la création d'une telle structure, les responsables ont considéré qu'il était important de développer une activité de ce type sous forme d'un séminaire annuel 2011, renouvelé en 2012.
Le premier séminaire réunissant des acteurs très divers s'est déroulé en novembre 2011. Il a réuni des chercheurs en santé animale ou humaine. Seuls deux députés étaient présents, du même bord politique. Monsieur le Député Jean-Pierre Door et Monsieur le Député européen Philippe Juvin . Il est envisagé de systématiser ce groupe avec un pilotage depuis le Parlement. Le comité économique, social et environnemental, formé d'associations et d'acteurs de la société civile pourrait éventuellement être associé à ce travail.
Chaque institution doit pouvoir y être représentée. L'enjeu de cette activité de séminaire est d'apporter les bases de réponses cohérentes et de préparer la société dans l'éventualité d'une crise.
Le but est de poser les bonnes questions. Par exemple en remédiant à la méfiance de la population à la vaccination qui progresse. Comme certaines fermes biologiques qui refusent tout vaccin pour leurs élevages.
Il est essentiel de prévenir et agir de façon très pédagogique.
IV- La nécessité d'adapter la consommation de médicaments anti-infectieux aux risques
La société doit consommer mieux et moins (« M&M ») les antibiotiques tout en tenant compte des risques. Lutter contre la surconsommation tout comme le refus de la consommation.
Le risque est le développement des bactéries résistantes et notamment l'apparition de bactéries hautement résistantes émergentes (BHRE). Les résistances développées à la tuberculose en sont un exemple.
D'énormes investissements ont été mis en oeuvre pour lutter contre l'extension de la résistance bactérienne. Le message est clair : les chercheurs ont travaillé, les résultats des études sont transmis, les décisions doivent être prises. Il est indispensable de coordonner les plans antibiotiques humains et animaux.
A une époque, l'industrie pharmaceutique a développé énormément d'antibiotiques mais il y a eu une gestion déraisonnable de ces médicaments. L'utilisation des antibiotiques est excessive et trop souvent mal adaptée.
L'industrie pharmaceutique fait volontiers valoir que les nouveaux médicaments sont plus puissants, ce qui est à la fois vrai et faux. En effet les nouveaux antibiotiques sont plus puissants, mais chaque antibiotique a un spectre d'application spécifique et il faut éviter, chaque fois que possible, de donner les antibiotiques avec les plus larges spectres pour des pathologies qui ne le nécessitent pas.
Par ailleurs il est important que l'AFSSAPS adapte son mode de surveillance des effets secondaires à long terme des médicaments. En effet, une fois qu'un médicament avait obtenu une autorisation de mise sur le marché, la surveillance était plus lâche et pouvait devenir insuffisante pour détecter des effets de fréquence faible qui n'avaient pas été repérés précédemment.
V- Les enjeux pour l'avenir
Le Professeur Leport, avec le Professeur Guegan, a animé un rapport prospectif sur les maladies infectieuses émergentes 42 ( * ) . Ce rapport a été largement diffusé, notamment à l'occasion de la journée de réflexion organisée par le Ministère des Affaires étrangères en octobre dernier. Elle évoque des pistes de réflexion :
- Renforcer la démarche collective de santé publique :
La santé publique devrait être plus intégrée au cursus des médecins. L'enseignement doit être interdisciplinaire. Les médecins sont formés dans une relation singulière patient/ médecin. Cette relation singulière est importante car elle doit permettre de tenir compte de l'expérience des personnes et des retours qu'ont les médecins du grand public. Mais les médecins doivent également prendre conscience de leur rôle d'acteur de santé publique . A titre d'exemple, les médecins qui refusaient de vacciner lors de l'épidémie du virus H1N1 2009 ne considéraient pas à sa juste place cette dimension de santé publique.
- Mener une action face aux crises en amont et en aval, en 2 temps :
Expertise
Il faut créer un réseau qui fournirait tous les éléments d'information en synthétisant les connaissances destiné à tous les acteurs impliqués, sans oublier le grand public. Le Professeur Leport estime qu'il serait bénéfique de créer une capacité de réaction rapide et évolutive. Et d'arrêter de réfléchir et d'agir de crise en crise. C'est le but de la création d'un réseau et d'un groupe de prospective sur ce sujet.
Les chercheurs en santé humaine et en santé animale doivent interagir encore plus : vétérinaires, virologues, sociologues, médecins, experts politiques. Cependant l'action ne doit pas se cantonner au territoire national mais doit s'envisager dans une réflexion plus large, internationale. Au niveau international, les liens entre l'OMS et l'OIE doivent se renforcer.
Communication/Sensibilisation/Pédagogie
Les sciences sociales devraient être intégrées à la préparation de la gestion de crise. L'idéal serait d'y impliquer des chercheurs en communication, qui sont malheureusement rares en France.
Pour sensibiliser le grand public il peut être très intéressant d'utiliser les nouveaux modes de communication tels qu'internet ou les réseaux sociaux pour toucher le plus grand nombre. Mais cela doit être encadré par des spécialistes.
Cela pourrait se faire par la mise en place d'un site internet. La création d'un blog en parallèle de la rédaction de ce rapport intéresserait donc le Professeur Leport. Cet outil de communication mérite d'être développé, afin de créer une bibliothèque de données, d'informations et de sensibilisation. Il pourrait donner l'exemple d'une sensibilisation par l'échange, tenant compte de la perception et de l'expérience des citoyens.
La France a réalisé un document « plan pandémie » très clair et très pédagogique. Cet effort est vraiment nécessaire car le manque de communication ou le défaut d'explication sont nuisibles.
- Réfléchir à un nouveau mode de gouvernance
La santé publique est mondiale, elle n'a pas de frontière. En Europe la coopération entre les Etats pourrait être renforcée.
Il n'est pas exclu que des pôles hospitaliers référents sur les maladies infectieuses se forment dans certains Etats. Par exemple, en Italie il y a un projet piloté dans ce domaine autour d'un hôpital entièrement dédié aux maladies infectieuses.
La sécurité mondiale dépend du maillon le plus faible . Par exemple, en Inde où l'on teste la population au bleu de méthylène (à préciser avec Mme Keller ), on ne peut détecter que 60 % des personnes infectées. En revanche, elles sont traitées avec 4 antibiotiques. Si dans les zones très infectées, la notion de « moins et mieux » n'est pas appliquée, de la multi résistance peut se créer et se transmettre.
- Mêler d'autres organes de la société à la gestion et la prévention des crises
Vie privée et vie professionnelle sont étroitement imbriquées. En cas d'épidémie les entreprises risquent de forts taux d'absentéisme. Elles sont donc particulièrement concernées et motivées pour participer à cette préparation. Des exercices pourraient être utiles à la prévention, par exemple avec l'aide des CHSCT 43 ( * ) dans les entreprises.
3. Patrick Zylberman titulaire de la chaire d'histoire de la santé, Ecole des Hautes Etudes en Santé Publiqu e (EHESP), Rennes et Paris
M. le professeur ZYLBERMAN indique l'existence d'un certain nombre de groupes de travail sur les maladies infectieuses émergentes (MIE). Il souligne la relative nouveauté du sujet en France, envisagé dans toute la variété de ses différentes dimensions, contrairement aux pays anglo-saxons qui ont engagé des études prospectives depuis plusieurs décennies. Le succès des travaux de prospective passe selon lui par un nécessaire travail en réseau entre équipes et pôles de recherche et d'expertise variés Néanmoins, les problèmes de programmation et de financement de la recherche sont encore des obstacles à l'avancée des savoirs sur les MIE, en particulier dans le domaine des sciences sociales.
Le professeur ZYLBERMAN identifie les causes du malaise des autorités publiques à prévenir les crises sanitaires par le fait que la société française n'a pas suffisamment développé le réflexe d'anticipation . En dépit d'apports récents (rapport Girard de 2006 sur la veille sanitaire), l'administration centrale pâtit d'une insuffisance manifeste de culture de l'anticipation dans la définition des stratégies de santé publique afin de répondre aux risques sanitaires émergents.
Le professeur ZYLBERMAN insiste sur la transversalité du sujet et de l'indispensable pluridisciplinarité des approches . Il en souligne la complexité du fait du caractère multiple des situations d'émergence des MIE, celles-ci étant conditionnées par un facteur incontrôlable et imprévisible : l'homme. C'est l'homme qui est la cause majeure du développement des MIE à travers des actions à la fois délétères et déterminantes (urbanisme, transports, agriculture, etc.).
Le professeur ZYLBERMAN ne prédit pas une évolution linéaire, l'homme pouvant rompre les équilibres avec les écosystèmes ou d'autres organismes vivants, par exemple. Ainsi, malgré la progression des connaissances scientifiques (ex : SRAS), le professeur constate que les progrès sont très inégaux :
- si le SIDA a atteint en 2002-2003 un pic d'incidence au niveau global, son incidence en Afrique subsaharienne représente encore en 2010 près de 70 % de toutes les nouvelles infections dans le monde (ONUSIDA) ;
- la pandémie grippale est restée bénigne en 2009, mais les scientifiques ne disposent encore que de capacités très limitées de prévision de l'évolution du comportement d'un virus réputé imprévisible) ;
- le choléra continue à poser des problèmes. Le professeur ZYLBERMAN évoque le cas d'une contamination des populations sinistrées en Haïti par des troupes du maintien de la paix. Dans le cas du choléra, -une maladie transmissible facile à maîtriser-, les difficultés seraient liées avant tout à la précarité et aux dysfonctionnements de l'organisation sanitaire des pays touchés (insuffisance des postes de secours, réseaux d'assainissement d'eau inexistant ou parcellaires, etc.)
En outre, les crises sanitaires récentes (en France, la canicule de 2003), tout en révélant la désorganisation des pouvoirs publics, sont également des moteurs pour repenser la construction des villes. De nouvelles ressources technologiques devraient être mobilisées à cette fin. Parallèlement, la conciliation de l'accessibilité économique et de la sobriété énergétique de ces villes doivent également faire l'objet d'une réflexion avancée. Le professeur indique les difficultés croissantes de penser les modes d'action sanitaires dans les mégacités (Tokyo, Mexico, Kinshasa...) en cas de survenance d'une nouvelle épidémie.
Il faut aussi tenir compte du poids de l'histoire sur les modalités de réaction de chaque pays face aux infections, comme le montre le cas des campagnes de vaccination antivariolique en Grande-Bretagne et en France. Le professeur Zylberman évoque, à titre d'exemple, l'échec de la campagne française de vaccination contre la grippe A/H1N1, et déplore l'absence manifeste de stratégie de communication.
Au Royaume-Uni, la communication en santé publique s'avère plus eff icace. C'est la conséquence en partie d'une autre histoire en matière de vaccination. En effet, dans les années 1840-1850, des lois d'obligation de vaccination antivariolique sont votées au parlement de Westminster. Ces textes sont peu acceptés par la population, notamment du fait de l'existence de cas de transmission de syphilis vaccinale. La vaccination obligatoire suscite des réactions parmi les mouvements religieux qui s'organisent et formulent un message clairement anti-vaccination (manifestations à Leicester en 1880). Dès 1890, une clause de conscience est introduite, consacrant de fait la liberté de décision des parents en matière de vaccination de leurs enfants et de l'abandon des sanctions financières en cas de non-vaccination. En 1905, les lois d'obligation de vaccination sont abrogées (faisant chuter considérablement le taux de vaccination de 90 % en 1860 à 37 % en 1940). Cette évolution s'est toutefois traduite par une éducation sanitaire plus volontaire et plus ambitieuse que la méthode française .
En France dès 1880, Jules Ferry avait tenté de rendre obligatoire la vaccination antivariolique des enfants comme condition de leur inscription dans les écoles publiques. Cette tentative n'aboutira pas et il faudra attendre le vote de loi du 15 février 1902 relative à l'organisation de la santé publique (loi abrogée dans les années 1980) pour rendre cette vaccination réellement obligatoire. Les dispositions initiales de la loi prévoyaient trois vaccinations (lors de la première année, à onze ans puis à vingt et un ans). Hors, en pratique, les revaccinations étaient rares et un rapport de préfets de 1944 faisait état de leur faible progression. Si le recul de la variole en France est évidemment lié à la vaccination, les revaccinations n'ont pas réellement joué leur jeu.
La tradition française des « grandes » campagnes de vaccination n'est pas toujours justifiée du point de vue épidémiologique . Il est souvent inutile de vacciner toute la population. La difficulté réside dans l'identification de « l'immunité de groupe », c'est-à-dire le seuil de personnes immunisées par l'infection ou le vaccin à partir duquel le virus, ne trouvant plus d'organismes en nombre suffisant à « se mettre sous la dent », cesse bientôt de circuler. Cette « immunité de groupe » est variable selon les pathologies (elle était d'un peu plus de 30 % dans le cas de la grippe en France en 2009-2010).
S'agissant des campagnes de vaccination contre la grippe, une distinction doit être opérée entre différents objectifs et différentes stratégies :
a) la lutte contre la mortalité (ciblage des groupes les plus vulnérables : les nourrissons, les personnes avec maladies sous-jacentes, personnes âgées) : stratégie dominante dans les périodes de grippes hivernales ;
b) la lutte contre la morbidité (c'est-à-dire une lutte contre la contamination, par exemple, un ciblage des actifs indispensables à la continuité des services publics (services de secours et de sécurité, énergie, personnels hospitaliers, éboueurs) sur le modèle des plans de Biotox : stratégie pertinente face à une pandémie de grippe sévère.
Utilisant l'exemple de la grippe, le professeur rappelle qu'il s'agit d'un virus dont la virulence varie fortement. Par ailleurs, de nombreuses MIE demeurent sans vaccin, ou sans vaccination praticable (ex : SRAS, dengue, anthrax, SIDA, chikungunya).
Le cas du chikungunya traduit cette imprévisibilité de la maladie. Cette pathologie réputée non mortelle s'est pourtant avérée fatale pour 300 personnes à la Réunion en 2005-06. En 2007, une épidémie s'est déclarée dans la région de Rimini en Italie ; le moustique vecteur de cette maladie a été localisé également dans le sud de la France. L'interaction entre le moustique et le microorganisme cause du chikungunya pourrait lancer l'épidémie. Si les problèmes paraissent faire l'objet d'une attention accrue des décideurs publics, le professeur constate une certaine résistance à prendre en compte les problèmes d'éducation sanitaire des populations face aux risques biologiques.
Le catastrophisme est un écueil de l'action en matière de santé publique . La fixation des autorités publique sur le « scénario du pire » peut avoir des effets contreproductifs. La prévision par scénarios privilégiée actuellement n'est pas sans limites et peut conduire à prendre des mesures disproportionnées. La confusion entre le virus de la grippe H5N1 (60 % de mortalité) et le virus H1N1 traduit ce risque de dérive collective.
D es progrès sensibles ont été toutefois réalisés depuis 2004-2005, notamment au niveau de l'Union européenne, grâce à l'adoption de plans génériques de réponses aux risques biologiques, c'est-à-dire grâce à la mise en place d'un dispositif commun d'intervention (outils, procédures, autorités) quelle que soit l'origine du risque (naturelle/accidentelle/intentionnelle).
Le succès d'une campagne de prévention passe par de bonnes relations entre l'Etat et la profession médicale. La coopération de la médecine libérale lors de l'épisode de la grippe A est demeurée trop faible. Or, celle-ci s'avère déterminante. Des études réalisées en France durant la pandémie grippale de 2009 ont montré de manière convergente que la décision de se faire vacciner est une décision individuelle mais elle s'appuie sur deux canaux de prescription :
- l'avis des proches ;
- l'avis du médecin traitant.
Les médecins jouent en effet le rôle de « prescripteurs de comportement » et sont des alliés précieux des pouvoirs publics. Le décideur public doit appréhender la perception des risques par les médecins. Ainsi, en 2009, de nombreux médecins n'étaient pas convaincus de la nécessité de se faire vacciner contre la grippe. A l'hôpital, la proportion des professions soignantes vaccinées n'a pas dépassé 40 %.
La campagne de vaccination de 2009 s'est caractérisée par des relations très tendues du Ministère de la Santé avec les organismes médicaux qui ont refusé la proposition de vacation qui leur était faite pour participer à la vaccination. Le professeur Zylberman souligne l'attitude de défiance du corps médical vis-à-vis de la puissance publique. Face à cette crispation et aux problèmes d'équipements des cabinets médicaux, le Gouvernement s'est replié sur une stratégie de type « militaire » et manifestement disproportionnée face à la menace réelle de contamination du virus.
Le rapport de la Cour des Comptes, évaluant la campagne de vaccination contre le virus de la grippe A/H1N1, critique l'assoupissement de la cellule de communication du Gouvernement (au sein du comité interministériel de crise). La communication est apparue comme un enjeu accessoire et peu urgent. Les moyens existants, tels que l'Institut National de Prévention et d'Education pour la Santé (INPES), n'ont pas été suffisamment mis à contribution, cette structure souffrant en outre d'une insuffisante autonomie vis-à-vis du Gouvernement qui en limite l'efficacité.
La décentralisation a été amorcée dès 2010 avec la mise en place des Agences Régionales de Santé qui permettent de piloter des actions de santé publique de manière efficace et efficiente. La procédure des plans blancs élargis et des pouvoirs accrus des préfets doivent également être préservés et approfondis. Ainsi, le décret du 4 mars 2003 (plan variole) dispose que le préfet a la possibilité de mettre un département en quarantaine. Une meilleure coordination des actions des pouvoirs publics avec la presse régionale doit également être recherchée (des échanges en matière de pollution atmosphérique étant déjà établis).
Le professeur réaffirme sa conviction selon laquelle les sciences sociales ont un rôle à jouer dès la définition des stratégies de réponse aux situations d'émergence . Il encourage le développement d'études sur la perception des risques par la population (comment créer l'adhésion à une politique de santé) et de travaux sur la sociologie des professionnels de santé (prescripteurs des comportements de prévention), sur les relations avec les organisations intergouvernementales telles que l'OMS.
Ce développement devra se faire conjointement dans les pays d'émergence, mais aussi dans les situations d'émergence (au niveau des écosystèmes) . Un des problèmes brûlants aujourd'hui tient à la recherche en temps de crise. Le professeur prévient toutefois que, si les perspectives de recherche en épidémiologie mathématique demeurent très prometteuses, il ne faut pas confondre modélisation et prévision.
Le développement d'une politique plus ambitieuse de préparation ( preparedness ) devrait se faire à l'aide des exercices de terrain (sur le modèle américain des TopOff entre 2000 et 2009) et d'exercices d'état-major (simulation de prise de décision en situation de crise) comme l'ont été les scénarios Dark Winter à Washington en juin 2001et Atlantic Storm en juin 2005 (simulation d'une attaque bioterroriste à la variole en Europe), entre autres.
Le professeur conclut son intervention en évoquant les travaux de Nassim Nicholas Taleb ( The Black Swan. The Impact of the Highly Improbable , 2007) et du phénomène inévitable du « cygne noir », c'est-à-dire de l'impossibilité de prévoir exactement l'occurrence des crises causées par les MIE. Le rôle du politique n'est en aucun cas réduit par cette conclusion critique : se préparer à répondre aux situations d'émergence sans s'épuiser à tenter de prévoir l'imprévisible devant être son nouvel ordre du jour en matière de MIE .
4. Soizic Courcier, Directeur médical et des Affaires Réglementaires du Laboratoire Glaxosmithkline (Gsk) (Marly-Le-Roi)
Le docteur Courcier décrit le laboratoire GSK à la fois comme un producteur et un inventeur de nouveaux traitements . Mais le laboratoire s'attache également à favoriser l'accessibilité de ses nouveaux traitements par les populations des pays en développement grâce à des politiques d'accès différenciées. Le docteur Courcier évoque ainsi l'importance majeure des accords de licence volontaires ont été élargis à 69 pays afin que les génériqueurs des pays du Sud puissent développer les traitements de manière autonome. Le laboratoire GSK a également versé un montant de 10 millions de livres sterling à un fond pour l'accès aux soins en plus de ses efforts sur la commercialisation de ses produits.
Une collaboration très anticipée est la condition indispensable de la réussite des stratégies de surveillance des maladies infectieuses émergentes . Face à des évolutions pouvant être très rapides - exemple du SRAS -, le perfectionnement des outils épidémiologiques est indispensable . Qualifiant l'épisode de la grippe H1N1 « d'exercice pandémique », le docteur Courcier souligne la réactivité des autorités sanitaires et de l' face à cette menace.
Pour autant, des défaillances subsistent dans le système de surveillance sanitaire français. L'absence d'une base épidémiologique unique est sans doute la principale lacune . L'organisation actuelle s'appuie sur des structures de référence par maladie sans véritable coordination de l'ensemble des données. Selon le docteur Courcier, la France n'a pas pris ce virage épidémiologique alors que la Grande-Bretagne dispose quant à elle d'une base de données unique : le General Practice Research Database (GPRD), devenue Clinical Practice Research Datalink depuis le 29 mars 2012. La nécessité de la création d'une base de données unique d'épidémiologie s'ancre dans des préoccupations plus générales. Car la complexité des mécanismes de surveillance sanitaire paraît peu compatible avec la rapidité qui caractérise l'émergence des nouvelles maladies infectieuses. Le développement de la pharmaco-épidémiologie en France et la mise en place de standards méthodologiques de niveau européen et international pour pouvoir accélérer l'innovation thérapeutique en faveur du patient est nécessaire.
S'agissant des perspectives de l'industrie pharmaceutique, le docteur Courcier met en avant les réserves des autorités sanitaires dans leurs relations avec les industriels et il est de ce point de vue souhaitable que s'installe une culture de la transparence. La perception de l'industrie pharmaceutique est actuellement défavorable dans l'opinion après l'affaire dite du Médiator(c). Le mouvement de clarification des liens pour prévenir les conflits d'intérêt, qui a été initié par la loi du 29 décembre 2011, permettra de renforcer cette transparence. C'est ainsi que le laboratoire GSK s'attache à séparer ses activités de promotion (marketing) de ses activités d'échanges scientifiques avec les professionnels de santé et l'ensemble des acteurs (ex : associations de patients).
Si les politiques de recherche sont évidemment multiples, le laboratoire GSK s'inscrit néanmoins clairement dans une stratégie orientée vers les maladies infectieuses émergentes (MIE). Cette stratégie globale se décline en trois grands axes :
- un axe vaccins ;
- un axe consacré aux maladies dites négligées ;
- un axe d'infectiologie et d'antibiothérapie .
L'organisation interne de la recherche du laboratoire GSK s'appuie sur 38 petites unités dont les effectifs sont de 60 à 70 chercheurs par unité. Des plans à trois ans sont fixés définissant des objectifs de recherche qui déterminent le budget triennal des unités et qui garantissent une autonomie de gestion totale de celles-ci. Au terme des trois ans, les résultats de la recherche sont soumis à un comité scientifique composé d'acteurs internes, externes, mais également d'investisseurs.
Pour expliquer les préoccupations économiques de l'industrie pharmaceutique, l e docteur Courcier décrit une chronologie-type du développement d'un nouveau médicament autour de trois phases principales : recherche, mise sur le marché, exploitation.
1) Recherche :
- recherche préclinique (sur les animaux) ;
- recherche chez l'homme ;
- enregistrement.
Cette période de recherche dure en moyenne 10 ans et représente un coût d'1 milliard d'euros.
2) Enregistrement et mise sur le marché :
Il faut ensuite attendre deux années supplémentaires avant de voir le nouveau médicament arriver sur le marché. On distingue deux procédures d'enregistrement :
- a) la procédure européenne centralisée qui est aujourd'hui la voie simple et rapide privilégiée dans une majorité des cas ;
- b) la procédure décentralisée : l'autorisation de mise sur le marché (AMM) est d'abord demandée pour un pays et peut ensuite être étendue ultérieurement à d'autres .
Cette période d'enregistrement est suivie de la procédure définissant avec les autorités les conditions de remboursement et de prix
3) Exploitation :
La durée moyenne des brevets s'élevant à 20 ans et les extensions de brevets se limitant à des maladies rares ou aux indications pédicatriques, le temps d'exploitation effectif du médicament est réduit -environ huit ans - conduisant à un retour sur investissement critique pour le laboratoire.






5. Françoise Weber, Directrice-Générale et Jean-Claude Desenclos, Directeur Scientifique de l'institut de Veille Sanitaire (INVS)
Mme Françoise Weber introduit son propos en rappelant que chaque maladie infectieuse émergente suscite des réactions différentes de la part des patients : deux victimes du SRAS ou de la légionellose peuvent susciter plus d'inquiétude que les 400 personnes décédées en réanimation en 2011 des suites de la grippe (sur un total de 1380 cas graves en 2011).
La perception des menaces infectieuses par les citoyens dépend ainsi essentiellement de l'image préalable qu'ils se font des risques encourus , ceux-ci pouvant être subis ou choisis. Cette perception est en fait conditionnée par un contexte social et médiatique donné qui produit une échelle des risques propres à chaque type de pandémie. Le rôle d'internet, comme espace de diffusion de l'information scientifique sur les risques infectieux de ce point de vue est ambigu ; il traduit d'abord une remise en question de la crédibilité de l'Etat ; mais il pose aussi la question de la pertinence de l'information diffusée. La dramatisation de certains décès par les médias (typiquement la légionellose) peut parfois conduire à une réponse publique disproportionnée par rapport aux risques infectieux réels. Les décideurs de santé publique doivent dès lors s'efforcer de conjuguer la demande sociale d'une part avec une approche proportionnée des risques .
Une pratique récurrente des décideurs publics confrontés à une crise sanitaire est de donner l'impression qu'ils contrôlent la situation . Or on sait maintenant que cette posture ne fonctionne pas comme en attestent les résultats mitigés du plan de vaccination contre la grippe A en 2009. Il est certain qu'il ne faut pas répliquer des plans pour des situations d'émergence qui sont par définition uniques. Le choix des autorités de santé de retenir un scénario s'inspirant de la pandémie de grippe de 1918, alors même que d'autres scénarii étaient à leur disposition, s'est finalement montré erroné.
Les résultats d'une campagne de lutte contre une maladie infectieuse émergente dépendent surtout en grande partie de l'implication des médecins généralistes qui restent les interlocuteurs privilégiés des malades en matière d'information médicale. Il faut par conséquent tenir compte de l'hésitation des médecins vis-à-vis des risques infectieux et de la vaccination. En outre, il convient d'insister sur le besoin des patients d'échanger avec leur médecin traitant dans une relation de confiance. Il est certain aussi qu'on a connu des faiblesses dans la communication des autorités sanitaires à destination des médecins généralistes (notamment lors de la campagne de vaccination contre la grippe A).
A la différence de l'expérience américaine où les médecins sont structurés selon une conception militaire, l'organisation des médecins généralistes 44 ( * ) en amont pour prévenir les risques infectieux demeure encore parcellaire en France . Or le médecin doit avant tout être considéré comme « un acteur communautaire de santé publique », qui se définit et doit être perçu de manière plus large qu'un prescripteur. Il faut aussi valoriser la participation des médecins traitants à la veille sanitaire afin de renforcer leur position d'acteur de santé publique et ainsi constituer un contrepoint à une communication de masse de plus en plus rejetée par le public. Il s'agit enfin de constituer des réseaux de médecins généralistes de terrain (sur le modèle de la réserve sanitaire) selon un maillage territorial défini. Ces réseaux de médecins constitueraient une tête de pont de professionnels de santé prêts à réagir et à coordonner leurs confrères en cas d'émergences infectieuses.
Il faut aussi rappeler que des émergences surviennent dans tous les domaines, et pas uniquement dans le champ des maladies infectieuses , par exemple, l'émergence du cancer du poumon chez la femme. Mais le caractère spécifique des maladies infectieuses émergentes est leur mutation extrêmement rapide dans le temps . Ce n'est qu'en intégrant ce paramètre temporel dans la réponse apportée à une situation d'émergence que celle-ci sera efficace. De ce fait, il convient de préparer des plans en prévoyant des grandes catégories de maladies infectieuses émergentes et d'exclure une approche pathologie par pathologie, ne serait-ce que par le fait qu'il existe à ce jour 600 arbovirus susceptibles de provoquer des épidémies.
Pour l'Institut national de veille sanitaire , la situation la plus préoccupante est celle qui résulte de la résistance accrue de certaines bactéries aux antibiotiques (notamment les entérobactéries). L'INvS a identifié une recrudescence de foyers potentiels de résistance notamment dans le milieu hospitalier. 70 % des cas concernent des malades rapatriés de l'étranger. Cette nouvelle menace est pour partie liée à la gestion du médicament à l'échelle mondiale et de la dérégulation totale du marché des antibiotiques dans les pays émergents, notamment les pays Méditerranéens, du Maghreb et du sous-continent Indien. La situation des pays scandinaves contraste fortement avec cette inondation incontrôlée de médicaments puisque ces pays ont mis en place des politiques de contrôle de l'usage des antibiotiques.
Il convient toutefois de ne pas sombrer dans le fatalisme et d'organiser les conditions d'une réponse appropriée à cette situation d'émergence. Les plus importantes difficultés tiennent à la coordination des différents acteurs et secteurs concernés : les professions médicales, les patients, l'industrie pharmaceutique, l'organisation des soins et les organismes de veille sanitaire. A ce titre, l'INvS a mis en place des CCLIN ( Centre de Coordination de Lutte contre les Infections Nosocomiales) qui jouent le rôle de relais, en partenariat avec les agences régionales de santé (ARS), pour détecter les risques infectieux des bactéries résistantes aux antibiotiques dans les hôpitaux.
S'agissant de la rougeole , l'INvS a dénombré en 2011 15 000 cas déclarés (avec un taux de déclaration de 50 % soit potentiellement 30 000 cas). Ces différents cas ont eu pour conséquences 1500 pneumopathies graves, 16 encéphalites et 6 décès. Cette réémergence de la rougeole en France s'explique par l'insuffisance des vaccinations notamment pour les personnes nées après 1980 . Les cas de rougeole déclarés concernent principalement les enfants en bas âge et les jeunes adultes qui oublient de se refaire vacciner. En effet la double dose de vaccination est nécessaire pour que la protection contre la rougeole soit maximale. Les risques infectieux liés à la rougeole disparaîtraient à partir d'un taux de vaccination de 95 % de la population (contre 86 % nationalement, mais seulement 75 % dans le Sud-Est du pays). Cette couverture vaccinale hétérogène sur le territoire permet de mieux cibler les populations particulièrement exposées aux menaces infectieuses.
6. M. Pascal Handschumacher, chercheur, géographe de la santé, à l'IRD
Pascal Handschumacher est chercheur, géographe de la santé à l'IRD au sein de l'UMR 912 SESSTIM 45 ( * ) , et basé à la Faculté de géographie de Strasbourg. Il assure des cours de géographie de la santé à L'université de Strasbourg, Nanterre, Besançon, Marseille. L'objectif de l'IRD est de produire de la connaissance pour le développement dans les pays du Sud.
I. Position du problème : le point de vue du géographe
Dans le champ de la santé humaine, la question de l'émergence des maladies est habituellement posée en termes de processus biologiques, éventuellement sous-tendus par des processus sociaux. Les maladies émergentes (ou ré-émergentes lorsqu'il s'agit de pathologies anciennement disparues et redevenant visibles à une échelle collective) répondent à des définitions adoptées et validées par l'OMS et ont de ce fait un sens bien codifié.
Pour autant les besoins de connaissances ne se limitent pas au champ biologique ni à la dimension épidémiologique. La production du risque à travers la construction de systèmes spécifiques délimités dans l'espace et dans le temps constitue un domaine d'investigation pour la prévention et la lutte car permettant d'agir sur des déterminants en amont de la maladie . Produits de l'action de l'homme à travers les modalités de gestion et d'aménagement de l'espace au sein de territoires spécifiques, générés par les rapports que les différents acteurs entretiennent au sein de la société, modulés par les modes de fonctionnement et les pratiques de l'espace des habitants au sein des territoires, ces espaces à risques permettent la réalisation des processus biologiques conduisant à l'émergence.
Puis, au delà des questions liées à la mutation et évolution des agents pathogènes, se pose la question de la transmission dans des conditions spécifiques qui permettent le stade maladie au sein de populations humaines et animales. Ainsi, en s'intéressant non seulement à la nature même des agents infectieux et des processus qui les affectent mais également aux conditions de la transmission, on a rapidement identifié les contacts hommes / réservoirs (même si le réservoir lui même a été très tardivement identifié) dans l'émergence de la fièvre Ebola ou la co-existence de nombreux élevages de volaille plus ou moins informels au sein des espaces domestiques et péridomestiques et de fortes densités de population humaine dans l'émergence de la grippe aviaire, ces exemples pouvant être déclinés sous de multiples formes (fièvre de Marburg, fièvre de Lassa, SIDA, SRAS...).
Biologie et épidémiologie se trouvent ainsi au centre des besoins en matière de connaissances pour décrypter les processus générateurs de risques et proposer des réponses adaptées tant en termes de prise en charge que de prévention. Des efforts d'acquisition de connaissances importants sont effectués dans ces champs même s'ils méritent d'être largement soutenus pour une multiplication des approches comparatives.
Pour autant, nous souffrons d'un déficit marqué de connaissances sur les espaces et les lieux dans lesquels ces processus trouvent leur place pour s'exprimer de la manière la plus "efficace". Définir les conditions théoriques du risque est une chose, identifier les espaces, et ce aux bonnes échelles d'analyse puis de prévention et de lutte, en est une autre qui représente un enjeu majeur de lutte et de prévention.
En effet, cet enjeu global peut se décliner selon trois enjeux spécifiques majeurs :
Le premier concerne l'identification des espaces concernés par la réunion des conditions de réalisation de l'émergence grâce à une grille de lecture permettant de circonscrire dans l'espace, des territoires discriminés selon leur capacité à voir émerger le risque au sein de la société humaine et ce aux échelles de la transmission. Grâce à des grilles de lecture qui sont à construire pour chaque modèle de maladie mais également pour des types d'environnements donnés et à analyser dans une approche comparative et croisée, il nous faut alors viser au "dépistage" des espaces à risques par delà les espaces potentiels.
Au sein des villes asiatiques, tous les sous-ensembles spatiaux ne présentent pas les mêmes caractéristiques, ces disparités ne s'inscrivant bien souvent pas dans les limites administratives (quartiers, districts, qui sont des limites ne rendant pas compte le plus souvent de situations homogènes) pour lesquelles les données sont disponibles. Comment croiser alors données relatives aux densités de populations et pratique de l'élevage de volaille intra espace domestique si ces données ne permettent pas une analyse à l'échelle de la réalité de la production du risque ?
Dans des villes où les marchés ne s'adressent pas nécessairement à la même clientèle (soit par clivage socio-économique ou par clivage lié à la localisation de la résidence), il devient difficile de cerner la population concernée par l'émergence au moment où celle-ci se produit. Or la réalité épidémiologique montre que plus la prise en charge est rapide et plus le nombre de cas initiaux est limité, plus le nombre de cas évité est important par limitation de la contagion (dans le cas des maladies transmissibles).
Identifier les lieux, les espaces et les réseaux qui les lient devient ainsi un enjeu majeur de recherches à mener dans le champ des maladies émergentes. Cet enjeu est d'autant plus important que des processus puissants et rapides sont en train d'affecter la planète et les réalités d'hier n'ont parfois plus grand chose à voir avec les réalités d'aujourd'hui. Parmi toutes ces dynamiques à l'oeuvre dont il convient d'analyser le résultat produit dans des environnements donnés, il y a bien sur les dynamiques démographiques, l'essor des villes, la transformation des milieux sous l'action de l'homme et de ce que l'on appelle les changements globaux...
Le diagnostic territorial constitue donc un enjeu majeur d'acquisition des connaissances pour une meilleure vigilance épidémiologique et une meilleure compréhension des processus effectivement à l'oeuvre dans la transmission.
Le deuxième enjeu spécifique concerne les dynamiques spatiales qui suivent l'émergence grâce aux processus de propagation et de diffusion . Si la diffusion est un phénomène classique des maladies transmissibles s'appuyant sur la continuité de proche en proche de la dynamique spatiale selon des processus s'appuyant sur la contigüité (vie de relation des hommes, parcours du bétail, mobilité des réservoirs, aire de vol des vecteurs), la propagation s'appuie sur des liens établissant une connectivité entre les lieux sans qu'il y ait pour autant continuité entre les points de départ et d'arrivée. S'ancrant dans des liens régionaux jusqu'aux liens qui caractérisent la mondialisation, ces phénomènes de propagation (souvent accompagnés de phénomènes de diffusion sur les lieux de rupture de charge) sont susceptibles d'affecter très rapidement l'ensemble de la planète. Pour autant, les espaces ne sont pas égaux entre eux.
Dire que les circuits migratoires des oiseaux constituent des couloirs favorables à la diffusion de la grippe aviaire constitue certes une première information permettant de mieux cibler la vigilance épidémiologique, elle ne nous éclaire pas sur la hiérarchie du risque de transmission à l'homme autre que selon une conception purement aléatoire. En revanche, en analysant les espaces ainsi identifiés selon leur utilisation par les populations humaines, les densités de populations (tant humaines qu'animales), les types d'activités, de mobilité, etc..., il devient alors possible de préciser le contact entre l'homme et le réservoir potentiellement contaminé et de cibler les lieux pour une meilleure surveillance épidémiologique dans un contexte global de faiblesse des moyens financiers et humains. Puis à partir de là, quelles situations sont susceptibles de créer des cas isolés et quelles sont les situations susceptibles de développer des foyers spécifiques de transmission.
L'étude des dynamiques spatiales des différents termes de la chaîne de transmission représente ainsi un enjeu fort d'identification des espaces à risques dans le cadre d'une approche prospective sur l'évolution de l'ampleur des populations soumises au risque et ce selon une approche hiérarchisée de celui-ci selon espaces et populations.
On ne saurait passer sous silence une autre plus-value que l'on peut espérer réaliser à travers l'analyse de ces processus dynamiques, qui consiste en l'identification des zones humainement et/oui économiquement sensibles face à l'intrusion de l'agent infectieux. Ainsi, il importe de distinguer entre les situations susceptibles de permettre la création de foyers spécifiques, ceux qui vont être confrontés à des risques (in ex., la présence d'élevages industriels de volaille à proximité d'étangs dans lesquels des oiseaux contaminés par le virus H5N1 ont été dépistés) mettant en péril l'existence d'activités majeures.
Le troisième enjeu dépasse la dimension de l'identification des espaces à risques et de la veille sanitaire pour s'inscrire dans une perspective d'aménagement du territoire orienté santé dans lequel la prise en compte des processus conduisant à l'émergence de situations épidémiogènes peut conduire à une modification de la planification mais également des acteurs impliqués en intégrant ce risque. Le risque sanitaire, en trouvant ses racines dans des questions d'assainissement, de promiscuité, d'accès aux soins ou à l'éducation, de gestion des espaces, dépasse largement la seule question du risque médical.
Agir en amont en impliquant les acteurs concernés (et pas seulement les acteurs institutionnels mais également les associations, les structures caritatives, politiques, et les utilisateurs des ressources eux-mêmes) pour réduire l'existence des systèmes socio-spatiaux à risque constitue une perspective ancrée dans l'étude des processus à l'oeuvre dans la construction et les pratiques des territoires. Ces analyses doivent bien sur ne pas se restreindre au diagnostic mais permettre d'échafauder des propositions alternatives qui innovent dans les modalités de productions des espaces socialisés.
Au final, plus que de traiter de la question des maladies émergentes, la géographie de la santé est susceptible d'apporter sa pierre à l'édifice par l'étude des conditions de réalisation de l'émergence des espaces à risques sanitaires (en y incluant la dimension dynamique de la diffusion et de la propagation), risques sanitaires au sein desquels les maladies émergentes occupent une place majeure. Mais il convient de noter que l'émergence des espaces à risques ne concerne pas que les seules maladies émergentes selon la nomenclature de l'OMS mais toutes les pathologies qui se développent en des territoires nouveaux. Cette approche ne peut être développée qu'ancrée dans un tissu de collaborations interdisciplinaires fort, impératif qui dépasse probablement le seul champ de la géographie. Identifier les espaces, les lieux et les liens ne peut se faire que selon une approche comparative rendant compte des spécificités liées aux contextes mais également aux modèles de façon à pouvoir rendre compte des occurrences spécifiques de facteurs mais également de récurrences de déterminants par delà les spécificités locales.
II. Espaces d'émergence et maladies émergentes, quelques exemples didactiques
Emergence de la schistosomose
(ou bilharziose) intestinale à Richard-Toll (Sénégal)
La schistosomose intestinale est une maladie parasitaire inféodée aux espaces situés globalement au sud du XII ème parallèle en Afrique de l'Ouest en raison des exigences écologiques de son hôte intermédiaire, un planorbe (Biomphalaria pfeifferi) indispensable à la réalisation du cycle de la transmission. Ce mollusque aquatique ne supporte pas la dessication et ne peut donc survivre dans des zones soumises à la sécheresse, les zones soumises à précipitations abondantes déterminant sa répartition.
Absent du sahel pour cette raison, il s'est pourtant développé sur le site de Richard-Toll (au Nord du 16 ème parallèle) entraînant en 1988 l'émergence d'une épidémie de schistosomose intestinale dans cette ville située à l'orée du delta du fleuve Sénégal. Cette émergence fait suite à la suite de la construction de deux barrages destinés à réguler le cours du fleuve (à Manatali au Mali) et à empêcher les remontées d'eaux salées (à Diama à l'embouchure du fleuve au Sénégal). Ces barrages ont modifié les conditions hydrologiques de surface (débit, qualité des eaux, turbidité, conductivité) à l'échelle du bassin du fleuve Sénégal.
Pourtant, malgré les profondes modifications qui ont touché la vallée du fleuve Sénégal et en particulier le développement de nombreux périmètres hydro-agricoles dans la moyenne vallée et le Delta, seul le site de Richard-Toll a été touché par un événement épidémique majeur.
Or personne n'avait envisagé ni l'émergence de cette maladie qui avait été totalement négligée lors de la réalisation des rapports d'évaluation des risques, ni que Richard-Toll constituerait un espace à risque majeur dans le contexte de l'après-barrage.
A partir de cet exemple sur une pathologie ancienne et endémique en Afrique de l'Ouest mais émergeant sur le site de Richard-Toll, trois questions essentielles se posent :
- pourquoi ici ?
- pourquoi maintenant et pas avant ou pas plus tard ?
- comment ces différents déterminants ont-ils interagit, se sont ils articulés, y a-t-il une conjonction particulière de facteurs et pourquoi ?
Répondre à ces 3 questions c'est d'une part arriver à identifier des déterminants du risque qui vont permettre de construire des grilles de lecture des espaces afin d'identifier les espaces à risques et ainsi faciliter la vigilance épidémiologique, identifier les processus permettant à un phénomène global (le changement de régime du fleuve Sénégal) de s'exprimer épidémiquement en un lieu et à un moment donné, et d'identifier les processus de construction territoriale et les jeux d'acteurs qui concourent à la réalisation d'espaces vulnérables.
Dans cet exemple de Richard-Toll, les acteurs sont les aménageurs, les Etats riverains du fleuve Sénégal, les municipalités, les firmes privées mais également les utilisateurs des ressources dont l'articulation est à la base de la construction de cet espace vulnérable.
Le résultat, c'est la production sur ce lieu de la conjonction de culture agro-industrielle de canne à sucre nécessitant des aménagements hydrauliques importants et profonds très différents de ceux nécessités par la culture majeure du fleuve Sénégal, la riziculture, une forte densité de population, des déplacements saisonniers de population depuis les zones d'endémicité de la bilharziose intestinale et une croissance démographique non suivie suivi d'une croissance parallèle des équipements. C'est cette conjonction de facteurs qui explique un déséquilibre croissant entre la population et l'environnement qu'elle s'est elle-même construit conduisant, en raison de la déstabilisation introduite par la modification des conditions hydrologiques de surface, à l'émergence de la bilharziose intestinale.

Richard-Toll et sa plantation de canne à sucre isolés à l'entrée du Delta
L'analyse de cet espace d'émergence est susceptible de réunir des éléments permettant de construire des grilles de lecture qui par la recherche d'indicateurs, devraient permettre d'identifier les systèmes spatiaux à risques permettant : 1/ une meilleure surveillance des espaces à risques, 2/ une réduction de la vulnérabilité par une modification des processus d'aménagement et de construction des espaces socialisés, grâce à une prise en compte des processus identifiés.
Cet exemple illustre ainsi l'observation d'espaces d'émergence des maladies qui dépassent la seule question des maladies émergentes et ré-émergentes pour concerner un champ plus vaste de pathologies qui "sortent" de leur aire d'endémicité habituelle et ouvre sur quelques pistes pouvant être prises en compte dans une optique de prévention et de lutte.
Exemple de la peste à Madagascar
La peste est une maladie ré-émergente, endémique sur les Hautes Terres. Elle connaît une reviviscence depuis le début des années 1980. Dans le cadre du programme RAMSE (Recherches Appliquées à Madagascar sur la Santé et l'Environnement) conduit par l'IRD en collaboration avec l'IPM (Institut Pasteur de Madagascar) et le Ministère de la Santé malgache, une équipe pluridisciplinaire a mis en évidence le fait que elle circulait de manière différentielle selon la structuration physique et sociale d'un espace localisé dans le Moyen-Ouest depuis les contreforts de la chaîne montagneuse du Vakinankaratra jusqu'à la pénéplaine de Mandoto. Ces différences de circulation sont calquées sur l'ouverture ou le cloisonnement des espaces. Les espaces fermés correspondent à la périphérie du Vakinankaratra au relief marqué et aux hameaux nombreux mais de petite taille, distribution calquée sur la disponibilité des terres agricoles. Ces espaces fermés sont alors caractérisés par une peste ponctuelle pouvant varier très fortement sur de faibles distances en termes de séroprévalences humaines à l'échelle des hameaux. Les espaces ouverts se localisent essentiellement sur la pénéplaine de Mandoto, zone de colonisation agricole, où les implantations humaines se font préférentiellement sous la forme de gros villahes groupés et caractérisés par une intense vie de relation. Ces espaces ouverts sont caractérisés par des séroprévalences humaines faiblement contrastées entre villages, donnant ainsi l'impression d'une peste circulant en nappe.
Soit en termes de prépositionnement des moyens de lutte ou des moyens thérapeuthiques, soit en termes de vigilance épidémiologiques, les implications de ce résultat sont évidentes car permettant de mieux cibler les espaces à privilégier dans l'élaboration des plans mis en place par le Ministère de la santé. Ces résultats éclairent également sur les déterminants de la circulation du bacille, permettant, en amont de la mladie, d'envisager d'infléchir les politiques d'aménagement du territoire dans l'optique d'une réduction du risque sanitaire.
Autre exemple relatif à la peste, une épidémie de cette maladie quarantenaire s'est redéclenchée à Majunga dans la zone côtière après 61 ans de silence. Après avoir été introduite à Madagascar à la fin du XIX ème siècle par l'intermédiaire du commerce maritime et des ports qui jalonnent les côtes malgaches, la peste s'est éteinte après une vingtaine d'année pour venir s'endémiser sur les Hautes-terres, suivant en cela le développement des réseaux routiers et ferroviaires qui a accompagné le développement de l'entreprise coloniale.
Mais en 1990, des troubles importants en prise avec la révolte populaire qui a conduit à la destitution du Président Ratsiraka ont paralysé la ville durant de nombreux mois et notamment bloqué l'activité des services publics. L'absence de ramassage des ordures a alors conduit à leur accumulation en divers endroits de la ville et en particulier autour du marché de gros de Marolaka. La dynamique de population de rongeurs étant directement dépendante de la disponibilité alimentaire, leur population a littéralement explosé et, malgré la présence à Majunga de Rattus norvegicus , mauvais réservoir de peste, une épidémie murine puis humaine a ainsi pu se développer au sein d'une population immunologiquement « naïve ».
Autour de ce marché de gros, la maladie a alors diffusé au sein de la ville soulignant l'hétérogénéité des lieux et montrant les inégalités de vulnérabilité des populations selon qu'elles résident dans des quartiers populaires pauvres lotis ou irréguliers d'une part, ou les quartiers centraux résidentiels, commerciaux et administratifs d'autre part.
La peste touche les quartiers populaires réguliers et irréguliers...
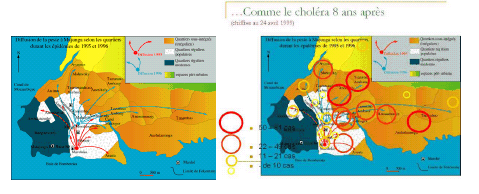
Comme dans le cas de Richard-Toll, la maladie a fait son lit de la forte croissance démographique non suivie d'une croissance des infrastructures permettant de la faire vivre, et de l'intrusion d'un aléas destabilisateur, en l'occurrence le fait politique 46 ( * ) .De manière relativement surprenante car ne répondant pas du tout aux mêmes schémas de transmission, la distribution initiale du choléra lors de son émergence à Majunga s'est faite selon la même diffusion spatiale, soulignant là encore la profonde inégalité qui caractérise l'espace urbain de Majunga.
L'analyse de ces situations permettent d'identifier les processus simples et/ou complexes qui conduisent à l'émergence de situations épidémiques et d'en identifier les racines tant en termes de constructions de territoires spécifiques permettant la réalisation des processus biologiques, de pratiques de l'espace par les population permettant une inégal partage de l'espace entre les différents termes de la transmission, que d'événements destabilisant les systèmes socio-spatiaux en place.
En introduisant la dimension temporelle dans l'analyse, on peut alors mesurer le rôle des facteurs dans les différentes étapes de l'émergence et de sa diffusion (cf document de présentation de son travail sur Madagascar).
La diffusion des maladies émergentes,
exemple du SRAS
et de la grippe aviaire H5N1
Si l'émergence de la maladie se situe dans des interactions entre animal et homme qui permettent de dépasser les barrières d'espèces, ou des phénomènes d'évolution des agents infectieux, processus dont on a vu plus haut qu'ils sont susceptibles d'être ancrés dans le fonctionnement de systèmes sociaux-spatiaux, la diffusion et la propagation s'inscrivent dans des mises en relation de lieux et de populations (de réservoirs animaux comme de populations humaines) grâce à l'existence de flux et de réseaux.
Dans ces 2 étapes de la dynamique des maladies, les travaux réalisés par différentes équipes de recherche ont identifié les processus à l'oeuvre permettant d'envisager la prise en charge des déterminants pour une réduction du risque. Pourtant, dans les 2 cas, il est très difficile d'identifier les limites pertinentes des espaces concernés par ces processus aux échelles adéquates à la réalité des phénomènes observés. Les espaces délimités correspondent ainsi plus souvent à des espaces potentiels au sein desquels tous les sous-espaces sont égaux selon ce point de vue, plutôt qu'à la réalité du fonctionnement des événements épidémiques.
Le premier enjeu consiste alors à identifier les bonnes échelles d'analyse en lieu et place des échelles données à voir a priori et d'identifier les limites en fonction des processus à l'oeuvre afin de se donner les moyens de prévoir la réalité des lieux de l'émergence. Il convient ainsi de dépasser les limites administratives pour se focaliser sur la réalité de la répartition des systèmes (écologiques, sociaux, sanitaires...).
Le second enjeu consiste à analyser les processus de diffusion/propagation selon les espaces affectés par ces dynamiques de déplacement . Le même flux et le même réseau ne va pas porter le même risque selon les espaces affectés mais également selon les modèles de pathologies et les hôtes impliqués.
L'enjeu : trouver les bonnes échelles d'analyse, la maille élémentaire, le territoire (dès lors que l'on a analysé les processus) et développer des approches comparatives selon les types d'espaces, les types de flux et de réseaux, les types de pathologies et d'hôtes impliqués (le lac, le département - peu de chances qu'une frontière administrative soit pertinente -, les zones de repos, échelle des axes, de territoires donnés, avec des caractéristiques particulières)
Quand à l'utilisation du satellite, elle est utile pour connaître certaines variables mais peut conduite à des imprécisions, il ne peut pas voir comment les gens se comportent dans leur espace, comment ils vivent : « il faut aller du satellite aux Patogas » Une fois que l'on a analysé les facteurs et leur interaction, la maille élémentaire aussi adapté au modèle, on va être en mesure de proposer des indicateur et les images permettront de les mesurer.
Exemple de la dengue à Santa Cruz De la Sierra (Bolivie)
échelle intra-urbaine
La dengue est une maladie qui est en train de conquérir une grande partie du globe. Transmise par des moustiques du genre Aedes , elle se développe dans les lieux colonisés par ces insectes hématophages dont le principal, Aedes aegypti, est largement inféodé à l'homme car se reproduisant dans les multiples gîtes aquatiques artificiels créés par ses activités (vases, pneus, coupelles, boîtes de conserve, etc...).
En cela elle est à la fois un marqueur des processus d'urbanisation et de connectivité des lieux mais de par sa distribution hétérogène dans les villes touchées, elle devient également un excellent marqueur de la diversité des espaces dont la mosaïque compose la ville . A Santa Cruz de la Sierra, seconde ville de Bolivie et capitale des régions basses du pays, la distribution de la dengue est très discriminée dans l'espace urbain : la maladie s'est développée dans des quartiers centraux, plutôt aisés et comportant un niveau satisfaisant d'adduction aux réseaux de distribution d'eau, d'électricité, d'accès aux infrastructures d'assainissement et caractérisé par un habitat résidentiel de qualité :
La dengue devient ici non pas indicateur de précarité sociale mais indicateur d'une urbanisation mal gérée , où la présence de jardins et de plantations d'agrément, de pneus stockés dans les arrières-cours, ont permis aux Aedes de se multiplier. Au contraire, dans les quartiers périphériques globalement les plus pauvres, où la disponibilité de l'eau est réduite, avec des rues non bitumées aux sols sablonneux favorisant l'infiltration des eaux pluviales, où les déchets susceptibles de constituer des gîtes (boîtes de conserves, soucoupes, pots, pneus...) sont réutilisés, sont moins propices à l'expression de la maladie malgré des conditions d'habitat et d'habiter précaires. La dengue traduit par sa distribution hétérogène au sein de la ville l'expression d'un cumul de facteurs de risque liés à une certaine aisance et qualité de vie, à l'inverse des schémas habituellement évoqués.
Or, ces espaces se distribuent selon des schémas à la fois hérités des processus anciens à l'échelle historique, des plans d'aménagement passés et en cours, des jeux d'acteurs dans l'appropriation de territoires revendiqués par les différentes communautés qui composent la population crucénienne, et des prariques de l'espace par les populations. En cela, il est alors possible de s'appuyer sur le fonctionnement de ce(s) système(s) pour identifier des leviers sur lesquels agir pour réduire le risque.
On peut ainsi connaître, à condition de multiplier les études selon une approche comparative entre de nombreux sites, les espaces dans lesquels l'expression du risque est maximisée permettant ainsi non seulement de faciliter la vigilance épidémiologique mais également de prendre en compte les déterminants du risque dans les plans d'aménagement pour diminuer, en amont de la maladie, l'étendue des zones et l'ampleur des populations exposées à la maladie bien en amont de celle-ci.
Exemple du choléra
Le travail de Didier Bompangue en RDC est un travail fondateur, qu'il faut garder à l'esprit . Il a analysé, par un travail épidémiologique de fond, le risque lié à la fois à la variabilité saisonnière de l'émergence du choléra et les processus de diffusion qui s'en suivent à différentes échelles de temps et de lieux. Il montre que la circulation du choléra en RDC s'est développée le long du lac Tanganika dans les espaces où la pression à l'espace et à ses ressources est forte en raison de l'afflux saisonnier de populations de pêcheurs, puis connaît un phénomène d'amplification au gré des étapes de retour de ces populations de pêcheurs le long des différentes voies de circulation (fluviales, ferroviaires et routières).
Cette diffusion s'accompagne d'un phénomène d'amplification de cette maladie hautement contagieuse dans lequel le réseau de villes étapes semble jouer un rôle important, phénomène qui culmine lors d'explosions épidémiques dans les grandes villes de la région. A partir de ces résultats, il devrait alors être non seulement possible d'améliorer le ciblage des opérations de vigilance épidémiologique mais aussi d'améliorer la prise en charge des premier cas afin de minimiser le développement d'explosions épidémiques ultérieures. En effet, une prise en charge des premiers malades quand la maladie circule encore à bas bruit (d'où l'importance du dépistage dans les stratégies de lutte et de prévention), dans les zones d'endémicité saisonnière, peut permettre de réduire la croissance exponentielle qui conduit à une évolution de la dynamique de transmission vers une forme épidémique dans les plus grandes villes de la région.
Les dynamiques spatiales et temporelles de la maladie soulignent ainsi, par delà les processus biologiques et sociaux, les spécificités d'un système de villes hiérarchisé sur lequel viennent s'ancrer des pratiques de l'espace inscrites dans un fonctionnement structurel de populations mobiles . C'est donc le système pêche saisonnière ancré dans le réseau de circulation lui même appuyé sur un système de villes qui constitue les fondations de l'émergence épidémique du choléra dans les capitales régionales du Katanga et Kasaï Oriental en RDC.
Il s'agit donc de fournir les grilles d'analyse et de lecture sur
- les lieux
- les temporalités : pourquoi maintenant et pas avant ?
- les déterminants
...et ce, aux bonnes échelles (l'obsession du géographe ?)
Plus globalement, il s'agit d'identifier la bonne maille, et extraire les indicateurs. Les processus doivent être contextualisés, dans chaque zone géographique, il s'agit d'éviter le piège des « recettes » clé en main.
L'enjeu est donc de multiplier les exemples sur les modèles de diffusion de la maladie : les exemples aujourd'hui bien analysés sont la dengue, la grippe aviaire, le SRASS, la peste, le choléra notamment. Les modèles d'analyse diffèrent selon les lieux, car le schéma de diffusion n'est pas le même ni suivant les territoires ni selon les pathologies.
Ces analyses, si elles conduisent à la mise en évidence d'indicateurs sur les processus doivent obligatoirement être relocalisées dans l'espace aux bonnes échelles pour les différentes étapes de la dynamique spatiale et temporelle: émergence, circulation, diffusion, propagation.
Priorité dans une vision prospective :
Améliorer la vigilance épidémiologique , définir la hiérarchie des risques dans l'espace, et permettre ainsi d'identifier les foyers d'émergence, de diffusion et de propagation potentiels.
Il s'agit de documenter l'aire d'expression du risque, d'analyser son mécanisme de diffusion, en retenant que celui-ci sera différent suivant les espaces.
Améliorer la prise en charge précoce des cas pour limiter l'essor de la maladie
On sait quelles caractéristiques permettent à la maladie d'apparaître, diffuser : mais l'essentiel est d'identifier les aires d'expression de ces risques en identifiant, aux bonnes échelles d'analyses, les espaces et les lieux qui remplissent les conditions de réussite des processus épidémiologiques et en fonction des caractéristiques des espaces. Par rapport à ce dernier point les connaissances sont beaucoup plus lacunaires. Il importe de comprendre les facteurs qui déclenchent les processus de diffusion et de les relocaliser.
7. Claude Le Pen, professeur d'économie de la santé à l'université Paris-Dauphine
La notion de maladie infectieuse est une notion relative qui reste floue. En effet, la frontière entre maladies infectieuses et maladies non infectieuses n'est pas stabilisée comme le montre l'exemple du cancer du col de l'utérus qui semble être en relation avec une infection virale, celle du papillomavirus. Il en va de même avec certaines maladies infectieuses non transmissibles comme l' Helicobacter pylori (HP) dans le cas de l'ulcère gastroduodénal. Il est ainsi tout à fait possible qu'un certain nombre de pathologies aujourd'hui considérées comme chroniques soient à l'avenir considérées comme d'origine bactérienne ou virale.
Les enjeux des maladies infectieuses émergentes sont aussi ancrés dans une très forte historicité et par une prégnance de la mémoire collective des grandes pandémies du passé : peste au Moyen-Age et au XVIe, variole à l'époque des grandes découvertes, choléra au XIXe siècle. La population des agents infectieux évolue en permanence , notamment sous des formes hybrides entre la vie et la non-vie comme les protéines mal recourbées (à l'origine de la maladie de Creutzfeld-Jacob).
La maladie infectieuse est aussi un pont entre l'homme et l'animal . La majorité des maladies infectieuses ont franchi la barrière des espèces : typiquement le virus de la grippe aviaire ou porcine. C'est dire la complexité et l'immensité du sujet.
S'agissant de la dimension économique, il n'existe pas, s elon le professeur Le Pen, de chiffrage systématique du coût d'une maladie , infectieuse ou non. Cet exercice est particulièrement complexe car il faut prendre en compte aussi bien le coût des traitements que le coût du non-traitement. Néanmoins le coût de la grippe saisonnière a été évalué par la Caisse Nationale d'Assurance Maladie (CNAM) en 2002-2003 en fonction des sur-dépenses enregistrées.
En revanche, il est certain qu'il existe en France un problème d'accès aux données de la santé . La base de données inter-régimes de la CNAM est stockée à Evreux ; elle rassemble l'intégralité des données de santé des Français ; elle est interfacée avec la base des hospitalisations et des certifications de décès. Cette base a un rôle épidémiologique et de santé publique évident ; c'est d'ailleurs à partir de cette base que les estimations des victimes du Médiator(c) ont été réalisées.
La loi sur l'assurance maladie de 2004 a créé un Institut des données de santé (IDS) qui est présidé par un magistrat de la Cour des comptes afin de permettre l'accès aux données de santé à des chercheurs et des organismes publics. La CNAM reste réticente face à cette structure dans laquelle elle se trouve sous-représentée et elle se méfie des éventuelles récupérations des informations disponibles par l'industrie pharmaceutique ou les employeurs.
A son initiative, la CNAM a introduit dans la loi médicament du 29 décembre 2011 une disposition créant un groupement d'intérêt public (GIP) pour l'accès aux mêmes données. Le GIP a une fonction identique à celle de l'IDS à quelques nuances près. Cette nouvelle structure (qui n'existe que juridiquement à ce jour, faute de signature des décrets d'application) ne porte que sur les données de la CNAM ; elle doit favoriser l'accès des acteurs privés à ces données sanitaires. Ainsi, un laboratoire pourrait être obligé de surveiller son produit avec obligation d'en rendre compte par exemple.
Mais on doit relever le fait que la surveillance épidémiologique des maladies infectieuses émergentes se heurte en France à ce que le professeur Le Pen qualifie de « mystique de la donnée ».
S'agissant du défi de la maîtrise des dépenses de santé , on peut constater que l'objectif national des dépenses d'assurance maladie (ONDAM) est respecté depuis plusieurs années alors même qu'il n'avait jamais été appliqué depuis sa création en 1996. La France s'est engagée dans des efforts d'économie de 2 à 3 milliards d'euros par an pour redresser ses comptes sociaux. Le professeur Le Pen estime que le Gouvernement va devoir annoncer un plan de 2,5 Mds d'économies pour 2013.
Ce plan d'économies est inévitable étant donné que la progression annuelle des dépenses de santé est de 4 % environ et l'ONDAM est fixé à 2,5 % par an. Il s'agit d'une « logique de menu » en matière de financement des dépenses de santé, « les ingrédients en cuisine viennent à manquer ». Dans le cas où la situation macroéconomique se maintiendrait dans une hypothèse de croissance faible, les modalités d'un financement soutenable du modèle de protection sociale français ne seraient plus réunies.
On doit aussi noter que les relations entre les médecins et la puissance publique sont marquées par une défiance mutuelle. En cas d'épidémie, l'Etat prend la main en outrepassant les procédures habituelles de concertation entre la CNAM et les médecins. Il s'agit alors d'un changement brutal du mode de fonctionnement du système sanitaire qui écarte ainsi délibérément les autres acteurs de régulation . L'Etat réagit alors de manière autoritaire, par exemple en faisant appel à la réquisition des personnels pour vacciner la population, ce qui heurte profondément la culture des professionnels de santé.
Il n'y a pas eu de dialogue lors de la pandémie de grippe A en automne 2009 du fait des crispations des professionnels avec le ministère de la santé. Certains médecins vivent très mal la banalisation de leur rôle et ce malaise va au-delà des mesures financières. L'acmé de la défiance entre le ministère de la santé et les médecins a été atteint à l'occasion de la loi HPST de juillet 2009 47 ( * ) qui a créé :
- le contrat santé solidarité ;
- l'obligation de déclaration de départs en vacances à l'Ordre des médecins, voire à la préfecture.
Tout en respectant les prérogatives régaliennes de l'Etat, il faudrait surtout mettre en place une équipe d'état-major de gestion des crises sanitaires élargies aux représentants des experts de la pathologie et des médecins.
Malgré tout, on constate des évolutions récentes encourageantes dans le fonctionnement du système sanitaire français. Le contrat d'amélioration des pratiques individuelles (CAPI) est un dispositif transitoire fonctionnant sur la base du volontariat.
Il comporte trois grands chapitres :
- organisation du cabinet (télétransmettre les feuilles de soins) ;
- tâches de santé publique (suivi de patients diabétiques, vaccination des personnes âgées) ;
- efficience (économe dans les prescriptions, prescription de médicaments pouvant être substitués par des génériques).
Les performances du médecin ayant souscrit au CAPI sont récompensées par une prime si les objectifs sont remplis (pouvant aller jusqu'à 9 000 euros). La convention de juillet 2011 a conservé le mécanisme du CAPI qui est dès lors devenu obligatoire et non plus volontaire.
8. Jean-Didier Cavallo, médecin chef des services de classe normale, directeur adjoint à l'école du Val-de-Grâce
Le service de santé des armées a toujours considéré les maladies infectieuses émergentes comme une priorité comme en atteste sa culture axée sur la lutte contre les maladies infectieuses et tropicales. Dans les années 60, 1200 médecins militaires exerçaient Outre-mer et ils étaient encore 800 dans les années 1970. Le docteur évoque un « âge d'or de la lutte contre les maladies infectieuses et de la médecine tropicale ». La culture de médecine tropicale tend toutefois à se restreindre considérablement ces dernières années du fait de la pression accrue sur les effectifs ; on ne compte plus actuellement qu'environ 150 médecins militaires Outre-mer.
Les grandes menaces identifiées par le docteur Cavallo sont d'abord le paludisme et les diarrhées, mais également des maladies vectorielles telles que la dengue ou d'autres arboviroses. La prise en charge du risque sanitaire lié aux agents infectieux ou toxines du risque biologique accidentel ou agressif est également une préoccupation prioritaire du Service de santé des armées. Le service de santé des armées regroupe sa recherche dans le domaine des maladies infectieuses dans un nouveau centre de recherche installé dans le sud francilien à Brétigny sur Orge qui devrait être inauguré début 2014.
Ce nouveau dispositif de recherche biomédicale comprendra notamment un laboratoire de sécurité P4 et des laboratoires classés comme centres nationaux de référence dans le réseau animé par l'institut de veille sanitaire. L' Institut de Recherche Biomédicale des Armées (IRBA) va mobiliser environ 450 personnes dont 190 chercheurs avec un recentrage complet sur les spécialités dites militaires : facteurs humains et neurosciences, protection NRBC, protection et soutien sanitaire des forces en opérations.
Au début de l'émergence, les efforts doivent se concentrer sur l'identification rapide des agents infectieux, condition sine qua non d'une prise en charge adaptée des patients et de la mise en place de mesures de prévention et protection adaptées:
- si le pathogène est déjà connu, on peut utiliser les batteries de tests disponibles ;
- si le pathogène est inconnu, il faut alors procéder à son identification grâce à des méthodes moléculaires incluant l'utilisation de séquenceurs à haut débit et la bioinformatique.
Parallèlement au diagnostic, l'évaluation de la gravité au niveau de l'individu et des populations de la menace infectieuse (à travers des indicateurs de mortalité et de morbidité 48 ( * ) ) doit être réalisée grâce à des outils de surveillance et d'analyse épidémiologique performants. En guise d'illustration, le docteur évoque les estimations initiales effectuées par les autorités sanitaires mexicaines en mai 2009 lors de la pandémie de grippe A(H1N1) qui attribuaient au virus une mortalité de 15 % ; avec un tel degré de virulence, la maladie aurait fait des ravages. Ces estimations ont heureusement été révisées rapidement en forte baisse par les autoritaires sanitaires américaines, l'indice de mortalité de cette grippe pandémique étant ramené à 1 décès pour 1 000 malades, ce qui correspond à la mortalité d'une grippe saisonnière.
L'identification des modes de transmission des agents infectieux est également un élément important dans le processus de réponse aux émergences. S'agissant de la grippe, les voies de transmission du virus sont à la fois une transmission par contact (mains) et par voie aérienne. Le vrai risque de l'infection à virus Ebola n'est pas la transmission aérienne, mais la transmission par le contact avec du sang contaminé; les précautions d'hygiène hospitalière sont donc au tout premier plan avec une prévention particulièrement stricte des contacts avec le sang, par exemple lors des prélèvements sanguins effectués au moment du diagnostic chez ces patients. Chaque type d'infection appelle une réponse bien spécifique en fonction du mode de transmission des agents infectieux.
Les moyens non-spécifiques de prévention sont fondamentaux car ils sont applicables dans des situations très variées. Il s'agit par exemple des mesures dites « barrière » qui permettent de prévenir la transmission et ainsi la diffusion des agents infectieux. Les mesures d'isolements des patients susceptibles d'être contagieux s'inscrivent dans ce cadre.
En termes de perspectives, la situation demeure préoccupante dans les pays du Sud, notamment les pays d'Afrique subsaharienne qui sont des foyers d'émergence dans lesquels la situation sanitaire réelle n'est parfois ni connue, ni maîtrisée. La résistance accrue des bactéries aux antibiotiques dans les pays ou séjournent nos forces armées est une menace particulièrement prise au sérieux par le service de santé des armées.
Cette situation découle essentiellement d'une absence de politique de contrôle des antibiotiques qui sont souvent diffusés sur les marchés locaux sans régulation. Ces formes de consommation anarchiques de médicaments s'ancrent dans un contexte plus global : renoncement aux soins ou difficultés d'accès aux soins médicaux liés à des problèmes socio-économiques ou culturels. La maîtrise de l'utilisation des antibiotiques est un levier d'action majeur dont l'efficacité est subordonnée à la mise en place d'un plan d'action au niveau mondial pour maîtriser les flux et l'utilisation des antibiotiques.
9. Murielle Lafaye, Direction de la Stratégie, de la Prospective, des Programmes et des Relations Internationales, CNES49 ( * ) (Toulouse)
1. La prospective au Centre national d'études spatiales
La prospective est une activité qui a toujours existé au CNES. En complément à l'aspect technique, le CNES conduit depuis plusieurs années des réflexions prospectives dans le domaine sociétale, c'est-à-dire en quoi le spatial peut contribuer à l'évolution de la société et notamment à la mise en oeuvre des politique publiques.. Le CNES mène, par exemple, des réflexions de prospective consacrées sur l'éducation, la santé ou encore l'aménagement du territoire.
Le rôle du CNES est de proposer et de mettre en oeuvre la politique spatiale de la France dans les cinq grands domaines d'actions stratégiques :
- sciences spatiales ;
- terre environnement climat ;
- accès à l'espace ;
- défense et sécurité ;
- grand public.
Dans le domaine de la santé, le CNES a développé la télémédecine visant à favoriser le désenclavement sanitaire (réseau de télémédecine en Guyane, développement d'un poste de secours médical avancé mis à la disposition de SAMU mais également du ministère des affaires étrangères, développement de réseaux de surveillance spatiale des épidémies, systèmes de collectes de données par I-phone validées par l'OMS).
Parallèlement, le CNES s'est engagé dans la mise en oeuvre d'actions de télé-épidémiologie afin de mieux évaluer le risque environnemental favorisant le développement des maladies infectieuses liées à l'air et l'eau. A ce jour, la partie air est encore peu développée. En revanche, des expériences réussies et opérationnelles de cartes de prévision du risque environnemental favorisant des maladies à vecteurs ont été réalisées à ce jour (paludisme, fièvre de la vallée du Rift (RVF). Le CNES tente actuellement de transposer cette méthodologie pour des études sur la dengue dans les Caraïbes.
La télé-épidémiologie est un concept récent , qui a été fortement exploré au cours de la dernière décennie, qui consiste à surveiller et étudier les paramètres clés de la propagation des maladies humaines et/ou animales fortement liées aux variables du climat et de l'environnement en utilisant les techniques spatiales. Contrairement aux approches statistiques, il s'agit d'une approche déterministe afin de bien comprendre les mécanismes (notamment par des études entomologiques afin de constituer de longues données temporelles de terrain multidisciplinaires). L'imagerie spatiale vient appuyer ces travaux effectués sur le terrain, tant au niveau de la résolution temporelle que de la résolution spatiale.
En outre, le CNES dispose d'une convention Isis qui facilite l'accès à l'imagerie spatiale des laboratoires françaises qui paient un tiers du prix des images spatiales. Le CNES met au point des cartes de risque environnemental intégrées dans des dispositifs de surveillance des risques épidémiques.
La méthodologie développée par le CNES fait école à l'étranger comme en attestent les nombreuses coopérations internationales.
2. La « Télé-épidémiologie » et la fièvre de la vallée du Rift au Sénégal
La fièvre de la vallée du Rift est une maladie qui touche essentiellement les animaux, mais qui est transmissible à l'homme par les fluides. La compréhension des mécanismes en cours a demandé du temps et requis de nombreux travaux de recherches entomologiques sur le terrain. Transmise aux animaux domestiques par la piqure de moustiques infectés, principalement Aedes vexans et Culex poicilipes . L'abondance des vecteurs de la RVF est directement liée à la dynamique des mares, à leur couverture végétale ainsi que leur degré de turbidité. La dynamique des mares est associée à la variabilité spatio-temporelle des évènements pluvieux.
En début de saisons des pluies, entre juillet et octobre, les Aedes vexans sont les vecteurs de la maladie ; au milieu de la saison, lorsque les mares vont être remplies et que la végétation se développe, ce sont les Culex qui amplifient la propagation de la RVF. Les entomologistes sont également parvenus à mesurer la distance moyenne de vol des Aedes autour des mares soit environ 500 mètres.
L'imagerie spatiale permet de détecter les mares et consiste à caractériser un indice de végétation, la végétation favorisant le développement des Culex mais aussi un indice de turbidité, c'est-à-dire propice au développement des Aedes. Ces informations sont croisées avec la localisation des différents parcs à animaux, ce qui permet de cibler des parcs « prioritaires », c'est-à dire dont la vulnérabilité est accrue du fait de leur proximité avec les mares.
Une des premières mesures de prévention mises en oeuvre au Sénégal a été d'informer les éleveurs locaux à travers une campagne d'information en langue locale les invitant à installer leurs élevages à une distance supérieure ou égale à 500 mètres des mares à risques.
Cette méthodologie fait aujourd'hui l'objet d'un transfert de technologies vers le Sénégal, pour que la Direction des Services Vétérinaires dispose de bulletins de prévision de risque opérationnellement. Cette méthodologie a également été utilisée pour un projet sur le paludisme urbain à Dakar où des cartes de prévision du risque entomologique on été mises au point et validées.
3. Le scénario de prospective du CNES : vers une « météo des moustiques » en France ?
De grands organismes français (IRD et CIRAD ), riches de leurs propres expériences, s'intéressent d'ores et déjà aux projets d'imagerie spatiale du CNES, séduits par les résultats opérationnels de cette nouvelle méthode au Sénégal. Par conséquent, la recherche appliquée doit être stimulée et le CNES est prêt à soutenir les organismes de recherche en matière de télé-épidémiologie. L'expertise thématique et technique du CNES pourra être mobilisée par ces organismes ce qui nécessitera la mise en place de moyens associés (conventions, budgets, ressources humaines).
Le conseil général de Haute-Corse a récemment lancé un appel d'offres ; dans le cadre du projet européen Life+, comprenant l'utilisation de l'imagerie spatiale afin de caractériser le risque d'émergence des moustiques dans trois villes (Porto Vecchio, Montpellier, Nice).
10. Dr Alfred da SILVA, Directeur Exécutif de l'Agence de Médecine Préventive (AMP)
Présentation générale des activités de l'AMP
Créée en 1972 par Charles Mérieux et Jacques Monod, l'Agence de Médecine Préventive est une association loi de 1901 qui a vocation à améliorer la santé et le bien-être des populations les plus exposées aux menaces sanitaires. La fondation de l'AMP traduisait la nécessité de créer une structure pour participer à des campagnes de vaccination dans les pays du Sud. L'AMP s'inscrit également dans une démarche de soutien à la recherche de nouveaux vaccins qui permet de rapprocher les recherches du terrain. Les travaux de recherche pour mettre au point un vaccin contre la méningite (contre un méningocoque de groupe A par les laboratoires Mérieux) illustrent l'ambition initiale de l'AMP : produire de nouveaux vaccins afin de prévenir les populations des maladies infectieuses émergentes, endémiques ou pandémiques.
Les missions de l'AMP se sont progressivement élargies et recouvrent désormais des études des conditions pratiques de la prévention. Le docteur da Silva illustre cette diversification des modes de prévention de l'AMP par un effort accru pour adapter les messages sanitaires aux sociétés concernées : l'AMP compte parmi ses équipes plusieurs anthropologues dont le rôle est d'analyser la perception de la maladie par les populations.
L'AMP travaille dans plus de 30 pays à revenus faibles et intermédiaires qui se situent essentiellement en Afrique et en Asie du Sud-Est.
Les leviers d'actions pour assurer une meilleure prévention des maladies infectieuses dans les pays du Sud
1) Le volet logistique.
Si les sommes mobilisées sont considérables (Fondation Gates, Unitaid), les résultats n'ont pas toujours été à la hauteur des ambitions des donateurs. Le docteur da Silva indique que « l'intendance n'a pas suivi ». L'existence de failles dans la chaîne d'approvisionnement des vaccins et des médicaments financés par ces organismes diminue considérablement la portée pratique de ces actions. Faute d'une gestion efficace par les administrations des pays bénéficiaires, une quantité importante d'aide est perdue du fait de ces dysfonctionnements logistiques. Pour pallier à cette situation contreproductive, des concessions de distribution des médicaments sont conclues entre le Programme des Nations Unies pour le Développement (PNUD) et le groupe Bolloré. Le groupe Bolloré assure par exemple la majeure partie de la gestion logistique des médicaments, des moustiquaires imprégnées, des rétroviraux en République démocratique du Congo. Les travaux de partenariats public-privé dans ce domaine tout comme la formation de logisticiens, notamment par l'AMP, permettront d'optimiser la distribution des produits de santé aux populations menacées.
2) Le volet « ressources humaines »
Le docteur da Silva évoque une véritable « crise en ressources humaines en santé » qui s'explique par l'inefficience des pouvoirs publics locaux. Le maintien du personnel de santé dans des conditions opérationnelles a été directement été remis en cause par l'application des politiques d'ajustements structurels de la Banque mondiale à la fin des années 1970-début des années 1980 dans les pays d'Afrique subsaharienne.
Cette désorganisation des personnels de santé se double de phénomène de « brain drain » (fuite des cerveaux) des médecins qui font le choix personnel et professionnel de l'émigration. Pour contenir cet exode médical, on encourage le développement du secteur privé afin d'assurer la formation et la rémunération de certains professionnels de santé.
3) Le volet « veille sanitaire »
L'Afrique subsaharienne est confrontée à d'énormes problèmes de suivi des pathogènes du fait du caractère inexistant ou embryonnaire des réseaux de veille épidémiologique. Les rigidités de l'administration centrale couplées à la faiblesse institutionnelle des ministères en charge de la santé contribuent à pérenniser ce statu quo. La plupart des ministères de la santé n'ont pas mis en place un réseau épidémiologique (chercheurs, universités, laboratoires, hôpitaux) capable d'identifier rapidement les menaces infectieuses. Pour autant, des embryons de veille épidémiologique parviennent à se mettre en place comme en témoignent les activités de l'Institut national de recherche biomédicale en République démocratique du Congo.
Evoquant l'Institut de veille sanitaire français, le docteur da Silva souhaiterait voir se développer des échanges de pratiques entre « veilleurs du Nord » et « veilleurs du Sud » afin de mettre en place un suivi épidémiologique. La veille sanitaire illustre un champ à privilégier pour la coopération Nord-Sud (y compris pour les coopérations décentralisées) en matière de sécurité sanitaire qui doit aller au-delà d'une simple assistance technique et s'étendre à des missions de conseil et d'échanges de bonnes pratiques. L'AMP a d'ailleurs mis en place un laboratoire mobile de microbiologie qui a vocation d'aider les pays à renforcer la surveillance des maladies et la riposte aux flambées épidémiques dans les régions isolées.
Les Etats-Unis ont engagé une veille stratégique des menaces des maladies infectieuses à travers des relais du CDC ( Centre for Diseases Prevention and Control ) l'agence fédérale de santé qui s'apparente à un organisme paramilitaire en liaison avec la Navy. Le gouvernement américain a notamment mis en place un Epidemic Intelligence Service (EIS) ce qui témoigne du caractère résolument stratégique de leurs actions de contrôle des menaces épidémiques dans les pays du Sud. Le docteur da Silva mentionne également la contrepartie économique de l'aide apportée aux pays du Sud par les grandes puissances : obtenir des souches qui ont vocation à être brevetées par les laboratoires nationaux.
Le docteur da Silva reste optimiste quant aux évolutions de la situation sanitaire des pays d'Afrique subsaharienne en raison de l'accroissement continu du niveau d'éducation de la population et de l'émergence d'une classe moyenne. A cette mutation sociologique doit répondre une mutation dans la conception des politiques sanitaires, principalement à travers la poursuite des efforts de formation des professionnels de santé. En outre, il convient également d'améliorer les institutions chargées de mettre en place les politiques sanitaires ce qui ne pourra pas se faire sans l'implication des parlementaires et plus généralement de la société civile.
11. Contribution de la Société de médecine des voyages
Nous avons assisté à la riche matinée d'échange que vous aviez organisé dans le cadre des ateliers de prospective du Sénat. Permettez nous de vous remercier pour la qualité et la diversité des approches de cette problématique.
Nous voudrions revenir sur différents points évoqués et vous proposer nos réflexions qui se veulent pragmatiques.
1- Un orateur a bien présenté la hiérarchie de ces maladies infectieuses émergentes et d'autres intervenants ont rappelé les problèmes de santé publique posés par des maladies qualifiées de ré-émergentes ou qui n'ont jamais émergé mais sont bien présentes et posent un vrai problème de santé publique.
Nous pensons que trois points devraient faire l'objet d'un accompagnement règlementaire et d'une remise à plat de la gestion avec une coordination des actions :
a- les maladies prévenues par la vaccination : quatre d`entre-elles apparaissent préoccupantes :
• la rougeole , maladie grave dont la résurgence est marquante et pose un problème mondial ;
• la coqueluche , maladie de l'adulte mais grave pour le nouveau-né ;
• l'hépatite B , dont la baisse de la pression vaccinale sur une génération se paiera ;
• l'hépatite A , souvent importée ou survenant autour de cas importés dont la mortalité chez l'adulte n'est pas négligeable et dont le traitement est parfois la greffe de foie
b- l'émergence mondiale des bactéries résistantes (y compris le bacille de Koch) ;
c- les infections nosocomiales .
Ces trois points font ou ont fait par ailleurs l'objet de travaux, de rapports, notamment au HCSP, ou de mesures règlementaires prises par la DGS. Il conviendrait d'intégrer ces données et d'analyser les dispositifs en cours afin d'avoir une cohérence dans la réflexion .
Par ailleurs les points a et b concernent au plus haut chef les voyageurs en direction desquels il conviendrait de développer de façon cohérente l'information. Sur le plan règlementaire, on peut réfléchir sur la gestion correcte de la vaccination en France et favoriser la mise en place du carnet électronique de vaccination (cf mesvaccins.net), assurer le remboursement sans restriction de la vaccination contre l'hépatite A.
On peut aussi réfléchir à informer de façon formelle sur les risques du tourisme médical qui conduit certains de nos concitoyens à aller se faire soigner ailleurs avec un risque d'importation de bactéries hospitalières résistantes. Le rôle des Centres de vaccination agréés assurant une activité de conseil aux voyageurs est à cet égard très important car ils peuvent permettre de repérer des patients-voyageurs et de les informer sur les risques qu'ils encourent et font prendre à leur entourage.
2- La prévention de l'importation d'agents pathogènes classiques pouvant s'installer par la suite.
Le point focal qui nous paraît important et pragmatique est la mise en place d'un « guide médical formel » du participant à une manifestation internationale d'ampleur (circuit sportif, pèlerinages, rassemblement type JMJ) avec implication des organisateurs (fédération sportive, autorités religieuses, ....) pour relayer l'information auprès des participants.
Pour ce qui concerne la surveillance, elle a longuement été évoquée lors des échanges et nous ne reviendrons pas sur cet élément essentiel.
En cas de crise sanitaire internationale impliquant un agent infectieux ou non, il conviendra à un moment donné de gérer l'information . En France il existe un certain nombre de centres de vaccinations habilités à faire la vaccination contre la fièvre jaune dans le cadre du RSI. Ces centres aux statuts très variés, public ou privé, hospitalier ou dépendant d'une collectivité territoriale, ont vu leurs activités s'élargir vers la prévention de la santé du voyageur, notamment dans la prévention des maladies vectorielles et de leur importation
Les centres de vaccinations agréés pour la vaccination contre la fièvre jaune sont en général proches de la population et travaillent en général avec une bonne connaissance du réseau médical de proximité. Ils devraient pouvoir servir de relais efficace de l'information sous réserve de disposer d'une véritable coordination que seule une structure permanente et un accompagnement règlementaire autoriseraient. L'exemple du NaTHNac et du NHI anglais mériterait d'être regardé .
S'il s'agit d'une pathologie infectieuse pour laquelle une prévention vaccinale existe, nos centres de vaccination agréés ont en outre la structure et la compétence (médecins, infirmières) qui leur permettent de participer à une vaccination de masse au plus près des personnes. Pour que cela soit réalisable, il convient de faire évoluer le cadre règlementaire et d'autoriser, sous réserve d'un encadrement protocolaire, la prescription vaccinale par le personnel infirmier . Le personnel infirmier pourra alors gérer les cas simples et le corps médical prendre en charge les cas particuliers spécifiés par le protocole. En outre, par leur expérience dans la gestion d'un public plus ou moins important concernés par la vaccination, les acteurs des centres des vaccinations agréés à la vaccination contre la fièvre jaune sont sensibilisés et attentifs aux perceptions du public face au crainte souvent injustifiées perçues lors de l'acte vaccinal.
3- Pour les autre points, nous partageons les avis exprimés sur l'importance de la recherche dans des domaines variés tant dans les sciences biologiques et médicales que dans les sciences humaines ; sur l'importance des échanges tant entre chercheurs de différentes disciplines qu'entre les agences et institutions elles-mêmes. Nous avons cependant été surpris de ne pas avoir entendu l'expérience de représentants des compagnies d'assistance dans cette réflexion sur les maladies infectieuses émergentes.
Pour la SMV, Catherine Goujon (institut Pasteur Paris, vice Présidente de la SMV Ludovic de Gentile (CHU Angers, secrétaire général de la SMV, Nathalie Colin de Verdière CHU Saint-Louis Paris, administrateur de la SMV)
C. DÉPLACEMENTS
1. Participation au premier symposium international « maladies infectieuses, environnements et biodiversité » 4 et 5 novembre 2011 Institut Français du Gabon
J'ai participé les 4 et 5 novembre 2011 au séminaire organisé par le Professeur Patrice Debré sur les Maladies Infectieuses, Environnements et Biodiversité. Ce séminaire a rassemblé de nombreux chercheurs et acteur de terrain, principalement occidentaux, dans un pays central dans la lutte contre les maladies infectieuses émergentes. Le CIRMF (Centre International de Recherches Médicales de Franceville) dirigé par le Docteur Jean Paul Gonzales, a co-organisé ces rencontres avec le Professeur Patrice Debré, Ambassadeur « Santé » au Quai d'Orsay.
« Les maladies émergents ont quadruplé au cours des cinquante dernières années et certaines d'entre elles sont devenues des problèmes majeurs de santé publique (HIV, H1N1, West Nile Virus ...). Les facteurs environnementaux et leurs perturbations jouent un rôle majeur dans le niveau sans précédent des maladies infectieuses humaines et animales. Il en va de même pour tout un ensemble de facteurs socio-économiques qu'il convient de comprendre et d'anticiper »
Ce séminaire a rassemblé des experts internationaux sur l'émergence des maladies infectieuses et les interactions à l'interface animal-homme-écosystèmes. Les participants ont largement débattu des défis posés aujourd'hui par les maladies émergentes, sur les approches systémiques de compréhension et de lutte, tant dans le cadre de la recherche, de la veille sanitaire sur des politiques publiques de santé.
Ce séminaire a été organisé par un conseil scientifique et articulé autour de quatre sessions thématiques. Le compte rendu complet de ce séminaire est en cours de finalisation par les services du Quai d'Orsay, en relation avec le CIRMF et l'ensemble des participants. Elle reprendra aussi la présentation complète de chacun des intervenants et participants et leurs travaux.
La synthèse que vous trouverez ci-dessous est celle que j'ai pu rédigée à mon retour, étant non spécialiste du sujet, mais passionnée par l'ampleur des enjeux, la profondeur nécessaire des analyses pour fiabiliser le diagnostic et la transversalité des défis.
I) PRÉSENTATION DU SYMPOSIUM
Les objectifs du symposium étaient les suivants :
. valoriser les efforts de l'ensemble des acteurs, communiquer et enrichir la réflexion scientifique sur cette thématique ;
. développer un plaidoyer pluridisciplinaire pour sensibiliser et mobiliser autour d'une approche globale de l'émergence des maladies ;
. favoriser la réflexion et la discussion aussi bine sur le plan scientifique que politique afin d'appuyer une politique de lutte contre les maladies émergentes ;
. encourager les partenariats entre l'ensemble des acteurs, rapprocher des champs parfois déconnectés et ainsi favoriser les collaborations dans ce domaine.
Sur le plan scientifique, le symposium s'est concentré sur :
. les risques zoonotiques et la médecine de la conservation ;
. les arboviroses, les fièvres hémorragiques, les syndromes neurologiques, leurs vecteurs, leurs environnements ;
. les stratégies de mise en évidence du risque d'émergence ;
. les outils et stratégies de contrôle, de lutte, de veille.
II) SYNTHÈSE DES PRÉSENTATIONS
a) Séance inaugurale
Le Directeur Général de l'IRD, Monsieur Laurent, présente les Unités de recherche (mixtes pour la plupart) de l'IRD dans ce domaine des maladies émergentes. Le CIRMF de Franceville comporte un laboratoire P4 et une animalerie P3, et il décrit le laboratoire sur la biodiversité dans les forêts tropicales (programme pilote régional) L'ensemble des enjeux sont intriqués entre la Recherche, la formation, l'innovation et les recommandations sanitaires.
L'Ambassadeur de France au Gabon, Monsieur Demazières , souligne l'importance du colloque et de sa dimension pluridisciplinaire.
Le Ministre de la Recherche du Gabon , S. Moundouga , qui reviendra pour la clôture du Symposium, rappelle que les bactéries, virus et autres microbes ne connaissent pas de frontières. De nombreux facteurs climatiques expliquent leur développement : changement climatique, recul de la biodiversité, déplacement des populations, conflits armés, coexistence homme-animal.
Il décrit la politique générale du Gabon et de son Président : création de 13 Parcs Nationaux depuis 2002, vision de faire du Gabon un pays émergent, lien avec l'Agence Universitaire de la Francophonie. Il annonce l'inauguration d'un CHU Albert Schweitzer en 2013, pour le centième anniversaire de son installation à Lambaréné. Un projet de type zone franche, un Partenariat Public Privé dans la zone de Boué, devrait attirer des entreprises grâce aux nombreuses facilités accordées à celles qui s'y installeraient. Il évoque le projet de Musée et centre de recherche à Franceville à la suite de la découverte du fossile d'un être monocellulaire, le premier organisme vivant connu, daté de 2,5 milliards d'années.
b) Sessions du symposium
Docteur William Karesh
« Nouvelles approches pour réduire risques et impacts des maladies infectieuses émergentes »
Il dirige le programme PREDICT de l'USAID, qui alloue 75 millions de dollars pour l'anticipation et la prévention des maladies pandémiques. Il présente une étude qui a abouti à la découverte de 25 nouveaux agents pathogènes et présente le site collaboratif sur le sujet des maladies émergentes sickipedia.info.
Il souligne l'importance des échanges mondiaux de viandes, en lien avec l'augmentation de la consommation de protéines. Le changement climatique a des conséquences sur les mouvements migratoires des animaux sauvages, modifiant les conditions de vie des populations qui en dépendent. Enfin ces déplacements ont des effets sur la diffusion des pathogènes.
Professeur Anne Marie Moulin
« La pari sur la vaccination face aux phénomène d'émergence est il renouvelable ? »
A la fois médecin parasitologue et agrégée de philosophie, elle décrit et analyse les exemples historiques d'émergence et analyse « l'hypothèse vaccinale » à la lumière des expériences passées. Le choc culturel du SIDA et ses enseignements appellent une veille sur la circulation des agents pathogènes et des personnes, qu'elle rapproche d'une lutte contre le terrorisme ! Celle-ci crée d'ailleurs une forme de solidarité planétaire.
Le pari vaccinal est illustré par le cas de la variole, éradiquée en 1979 après deux siècles de lutte, c'est le « modèle de la variole ». Depuis 1881, les vaccins sont des virus atténués qui protègent les populations de la maladie. C'est ainsi que Pasteur lutte contre la peste, la rage, la tuberculose, dans un but d'éradication. L'immunité est une forteresse et l'agent pathogène un ennemi.
Le vaccin permet-il de traiter les nouveaux pathogènes ? Ceux-ci fonctionnent désormais plutôt sur le modèle grippal, c'est-à-dire que le vaccin doit être adapté sans cesse, parce que le virus lui-même change : ainsi les nouveaux vaccins permettent plutôt de limiter la charge virale et les essais cliniques sont particulièrement complexes.
Dans les pays en développement, la diffusion des vaccins est freinée par des rumeurs sur un complot de stérilisation des pauvres (Yemen, Cameroun, Philippines, Nigeria). La vaccination pose également le problème de la transmission du virus par les seringues.
Professeur Salvatore Rubino
« Tirer les leçons du passé »
Il analyse les sept plus grandes pandémies depuis la peste noire de 1347-1354, qui avait fait plus de 200 millions de morts jusqu'au VIH. Il démontre, carte des migrations à l'appui, les liens entre les mouvements de population et le développement des grandes pandémies.
La dissémination des maladies infectieuses s'est intensifiée au fur et à mesure de l'évolution des civilisations. Les caravanes ou les convois maritimes de marchands ou de soldats ont transporté de nouveaux pathogènes et leurs vecteurs vers des populations susceptibles. L'émergence de nouvelles maladies aujourd'hui comme dans le passé est clairement en lien avec la mondialisation à la fois en raison de l'augmentation du nombre de voyageurs et la diffusion de nourriture et de biens à l'échelle de la planète.
Le professeur Rubino dirige un journal sur le net (Journal of Infection in Developing Countries), journal numérique gratuit destiné aux pays en développement.
Professeur John Mackenzie
« Arbovirus dans la région Asie Pacifique : émergence, circulation et menaces potentielles »
De nombreux arbovirus sont enzootiques dans la région Asie du Sud-Est/Pacifique. Neuf sont des pathogènes majeurs pour l'espèce humaine, dont sept flavivirus - quatre sérotypes de la dengue et trois liés à l'encéphalite japonaise- : cela justifie qu'une attention particulière leur soit portée.
Il convient de construire une vision très globale de l'évolution de ces virus, assurer leur surveillance et leur détection. Il a présidé le comité d'urgence de l'OMS pour la grippe H1N1
Professeur Stephan Günther
« Phylogeographie du virus Lassa en Afrique de l'Ouest : impact des activités humaines sur les relations virus-hôte »
Il présent ces travaux sur les aunavirus, et interroge la question de la coévolution.
Docteur Eric Leroy
« Mécanismes d'émergence chez l'homme de la fièvre hémorragique à virus Ébola »
Responsable de la Recherche au CIRMF, il est très engagé dans la formation de chercheurs gabonais et internationaux. Le CIRMF est centre référent pour l'OMS pour les fièvres hémorragiques.
Il décrit les trois familles virales (virus à ARN) à l'origine des fièvres hémorragiques Lassa, Ébola Marburg, Crimée Congo. Ce sont toutes des zoonoses, et elles touchent particulièrement les personnels de santé. Des études épidémiologiques de terrain et les analyses de laboratoire permettent d'analyser les trois étapes : rencontre avec le virus (souvent par la chauve-souris, directement ou par les chimpanzés), infection, diffusion. Il a analysé des étiologies nouvelles responsables de fièvres hémorragiques virales. Il cite en particulier INRB, présent en RDC .
Docteur François Renaud
« Biodiversité et évolution des pathogènes »
Son travail est centré sur l'analyse des processus écologiques et les mécanismes d'évolution des maladies infectieuses. Il présente la situation mondiale, et ces analyses de la situation et de l'évolution des agents infectieux responsables. Il pose la question de la collaboration avec les médecines traditionnelles.
Christian Drosten
« Nouveaux virus chez la chauve souris »
Il souligne que certains virus interagissent avec leur « réservoirs ». Ainsi ceux là ne sont pas seulement des « donneurs » de virus mais contribuent à l'émergence de nouveaux virus recombinés.
Pierre Formenty , Département d'Alerte Globale et Réponse de l'OMS
« Les maladies infectieuses émergentes d'origine zoonotique : connecter les systèmes de santé humaine et animale »
Il décrit les principes des programmes de prévision et de préparation aux émergences, la détection et l'évaluation des risques, enfin la mise en place de la réponse coordonnée.
Il présente l'exemple de la fièvre de la Vallée du Rift : l'utilisation des données satellitaires de télédétection de l'état de la végétation combinée à la prévision des pluies a permis de cartographier les zones à risque. Finalement, les déplacements des cheptels (pour fuir la zone de maladie) l'ont en fait déplacée, les animaux étant déjà infectés. L'émergence primaire a entrainé une amplification secondaire.
Il recommande donc le développement des collaborations avec les hôpitaux et les vétérinaires des pays membres, et le travail sur des modèles, et souligne ainsi l'importance de l'interdisciplinarité. Il évoque la base de données des évènements infectieux (EMS), interne à l'OMS, et le réseau GOARN « Global Outbreak Allotment and Response Network », les réseaux organisés COMBI, Control IPC, décrit une adresse d'information sur les évènements infectioncontrol@who.un.int . Sa présentation est jointe en annexe à ce compte rendu
Professeur Stephen Morse
« Surveillance et anticipation des maladies émergentes »
Il souligne la faiblesse des capacités de surveillance globales adéquates, aussi bien pour les maladies infectieuses communes que pour les maladies émergentes. Il présente des initiatives prometteuses : « ProMed-mail », le programme « menaces pandémiques émergentes de l'USAID, et notamment PREDICT (ce dernier projet s'appuyant sur une approche « One Health », cf William Karesh ci-dessus)
Professeur Jean-Claude Manuguerra
« Prévention et anticipation des émergences »
Il analyse le rôle de l'animal : il peut être simple réservoir, population cible, hôte ancestral ou intermédiaire, simple relais ou amplificateur, et enfin hôte où se déroule la genèse du nouveau virus. L'étude de Kate E. Jones (Nature2008) a analysé plusieurs centaines d'évènements d'émergence de maladies infectieuses entre 1940 et 2004.
Il analyse aussi les facteurs non virologiques associés à une émergence, déforestation, changement dans l'industrie agro-alimentaire, voyages, évolutions dans l'industrie de la santé, changement de sensibilité de l'homme à l'infection.
C'est en se plaçant aux interfaces homme/animal et en tenant compte des facteurs non virologiques que l'on peut espérer anticiper ou prévenir une émergence virale chez l'homme.
Professeur François Bricaire
« Organisation et prise en charge des maladies infectieuses en France »
Il décrit l'organisation opérationnelle en France, qui s'applique non seulement aux infections émergentes mais aussi aux cas isolés contagieux, au bioterrorisme, aux épidémies (type grippe) et aux bactéries multi résistantes. Chaque crise sanitaire a permis de faire évoluer les réflexions sur la prise en charge. « Ce sont les hommes, et non les pierres, qui font la force des remparts protecteurs des Cités »
Docteur Franck Baudino
« Quelles réponses à la sous-médicalisation des zones isolées ? »
Il présente les H4D, des Unités Médicales Autonomes, qui sont des cabines de télésanté. Elles permettent le recueil de données physiologiques, pour les individus, et une transmission de ces informations aux médecins (pour le suivi) et aux autorités sanitaires (pour la veille épidémiologique) Elles seront testées sur le terrain par le CIRMF.
c) Table Ronde
Mme Bernadette Murgue de l'IRD estime que l'on a pas analysé assez en profondeur et a posteriori H1N1. Elle propose la mise en place de plateformes de coopération.
Catherine Ferrand , Directrice de la Fondation Total, rappelle la convention avec l'Institut Pasteur, la création de la chaire Françoise Barré-Senoussi, le travail de recherche soutenu à Madagascar (Vincent Richard) et au Cameroun (Pédiacam, recherche sur les bébés séropositifs) Elle souligne l'importance de l'accompagnement des communautés.
Dr François Moutou souligne la qualité, tant sur le fond qu'en terme « d'ambiance » de ces deux journées de symposium. Le lien avec les différents animaux, domestiques ou sauvages, est important et il recommande le développement de tests « au pied de la vache ».
L'enjeu de coordonner les différents niveaux de surveillance est majeur, ce qui implique la confiance entre les acteurs, alors même qu'ils ont des objectifs parfois contradictoires.
Professeur Patrice Debré, ambassadeur santé, Quai d'Orsay
Le Professeur Debré rappelle l'expérience du SIDA, à bien des égards exemplaire.
Il fait deux constats : les maladies infectieuses sont au coeur de la mondialisation, c'est l'enjeu des biens publics mondiaux, tant sur la plan de la santé que du développement et de la lutte contre la pauvreté. S'agissant de l'organisation institutionnelle, de nombreux Ministères sont concernés.
Le Professeur pose ensuite quatre questions.
Est-ce bien de la compétence du Quai d'Orsay : il répond sans aucun doute par l'affirmative, rappelant l'enjeu de l'accès de tout le Monde aux soins, c'est un engagement lié aux conventions Internationales des Droits de l'Homme.
Quels partenariats ? Ceux-ci sont stratégiques, compte tenu de l'ampleur du sujet et des interactions entre différentes politiques.
Quels sont les outils d'action ? Il s'agit « d'assembler » les connaissances liées à la recherche et la veille sanitaire pour construite les mesures de Santé Publique, et assurer un bonne prise en compte à l'échelle régionale.
Quels en sont les opérateurs ? Ils sont nombreux : opérateurs et organismes de recherche, agences de financement (ANRS, AIRD, ANR...), Instituts de Veille, les partenaires et fondations, les entreprises et sociétés de biotechnologies, les représentants de la société civile. Il s'agit donc de construire des programmes de coopération entre ces (très) nombreux intervenants.
Une question importante est la biodiversité, source de toutes les infections, mais aussi ressource pour toutes les évolutions. En effet, l'écosystème, riche avec la diversité, est une garantie de l'évolution. Il détaille les cas du ROR (vaccin contre la rougeole, maladie qui ré-émerge aujourd'hui), des vaccins contre les hépatites A, B et C.
Professeur Koussay Dellagi
Directeur du Centre de Recherche et Veille sur les maladies émergentes dans l'Océan Indien, Ile de la Réunion - CRVOI-.
Il souligne l'importance d'un travail à construire sur les « hot spots » fédérant médecins, biologistes, vétérinaires, spécialistes de l'environnement, et pose le problème de l'organisation du travail en commun. En effet, chauve souris, mammifères.. sont des sujets réservoirs et aussi des « bases de données » de pathogènes ou précurseurs : comment utiliser cette information ?
Il faudrait s'appuyer sur un réseau de structures interconnectées pour pouvoir quadriller ces « hot spots ». Il souligne ainsi l'importance de la création de structure de recherche dans les territoires ultra-marins.
Le CRVOI, qui couvre l'ensemble de la Région, a été créé il y a quatre ans, à la suite du chikungunbia. Rappelons que cette maladie a « cloué au lit » 40 % de la population de l'île.
Il souligne l'importance de la coopération avec l'Institut Pasteur de Madagascar. Un Groupement d'intérêt Scientifique (GIS) a été créé, regroupant recherche, Santé et Affaires Etrangères (CNRS, INSERM, Institut Pasteur, IRD, CIRAT, INRA, INVS, ANSES, l'Université de la Réunion, le CHU (à venir), les Conseil Général et Régional ...).
Trois niveaux de coopération sont à construire : au niveau local, régional, international.
Il souligne l'intérêt de l'analyse de l'émergence dans un système insulaire, où le nombre de variables est plus limité, et donc l'investigation plus facile. Le défi est pour le professeur Dellagi de « faire bouger l'Europe sur les Régions Ultrapériphériques ! »
Commentaire : Ma description des présentations n'est pas exhaustive, car j'étais en visite protocolaire chez le Président du Gabon au moment de plusieurs interventions que je n'ai donc pas pu reproduire. Le compte rendu plus complet et surtout plus scientifique est en cours de finalisation. Ce séminaire passionnant a été pour moi l'occasion de rencontrer les acteurs sur ce sujet transversal des maladies infectieuses émergentes. Il s'est conclu par une soirée traditionnelle, qui fut l'occasion de découvrir les danses rituelles, et d'échanger avec les chercheurs dans une ambiance chaleureuse. Il a été complété le lendemain par une visite du centre de recherche de Franceville (CIRMF) tout à fait passionnante.
Liste des intervenants au Symposium International
« Maladies infectieuses, Environnements et Biodiversité »
Libreville, 4 et 5 Novembre 2011
- Pr Françoise Barré-Sinoussi , Prix Nobel de médecine 2008, Institut Pasteur
- Dr Franck Baudino , Health for Development (H4D), France
- Pr François Bricaire , Maladies infectieuses et tropicales, Hôpital La Pitié-Salpêtrière, France
- Pr Patrice Debré , Ministère des Affaires Etrangères et Européennes, France
- Pr Koussay Dellagi , Centre de Recherche et de Veille sur les maladies émergentes dans l'Océan Indien
- Pr Christian Drosten , Institut de Virologie, Université de Bonn, Allemagne
- Mme Catherine Ferrant , Fondation TOTAL, France
- Pr Didier Fontenille , Maladies infectieuses et vecteurs, Génétique, Evolution et Contrôle, IRD, France
- Dr Pierre Formenty , Alerte et Action au niveau mondial (GAR), OMS, Suisse
- Pr Antoine Gessain , Institut Pasteur, France
- Pr Stephan Günther , Institut de Médecine Tropicale Bernhard-Nocht, Allemagne
- Dr Mirdad Kazanji , Institut Pasteur, République Centrafricaine
- Dr William Karesh , Ecohealth Alliance, USA
- Dr Aurélie Flore Koumba Pambo , Centre National de la Recherche Scientifique et Technologique, Gabon
- Dr Gérard Lambert , médecin et écrivain, France
- Dr Eric Leroy , Unité des maladies virales émergentes, CIRMF, Gabon
- Pr John Mackenzie , Curtin University, Australie
- Pr Jean-Claude Manuguerra , Institut Pasteur, France
- Pr Bertrand Mbatchi , Conseil Africain et Malgache pour l'enseignement supérieur, Gabon
- P r Souleymane Mboup , Laboratoire de bactériologie et de virologie, Université Cheikh Anta Diop, Sénégal
- Pr Anne-Marie Moulin , CNRS/université de Paris 7, France et université Senghor, Egypte
- Pr Stephen Morse , USAID Emerging Pandemic Threats (EPT) Program, Département d'épidémiologie, Columbia University, USA
- Dr François Moutou , Laboratoire de santé animale, Agence Nationale de Sécurité Sanitaire (ANSES), France
- Pr Jean-Raymond Nzenze , Service de Santé militaire, Gabon
- Pr Dominique Pontier , Laboratoire de Biométrie et de Biologie évolutive, CNRS, Université Claude Bernard de Lyon, France
- Pr François Renaud , Maladies infectieuses et vecteurs, génétique, Evolution et Contrôle, IRD, France
- Dr Vincent Richard , Institut Pasteur, Madagascar
- Pr Salvatore Rubino , Département des sciences biomédicales, Université de Sassari, Journal of Infection in Developing Countries (JIDC), Italie
- Pr Gérard Salem , Professeur de géographie de la santé à l'Université Paris X Nanterre, directeur du Laboratoire Espace Santé et Territoires
- Pr Romain Tchoua , Service de santé des armées, Ministère de la Défense, Gabon
- Dr Yaya Thiongane , Laboratoire National d'Elevage et des Recherches Vétérinaires, Sénégal
- Pr Mark Wilson , Département d'écologie et de biologie évolutionnaire, University of Michigan, USA

2. Déplacement en Inde du 7 au 12 février 2012
Les maladies n'ont pas de frontière. Le retour de certaines maladies que l'on croyait disparues en France le prouve. A titre d'exemple, le département de la Seine saint Denis qui est le plus pauvre de France est enclin depuis quelques mois au retour des infections à la tuberculose. Celle ci est due à l'insalubrité des logements, leur sur-occupation, la promiscuité ou la malnutrition. Fort de ce constat de recrudescence de certaines de ces maladies infectieuses en France, il apparaît nécessaire d'engager une étude prospective dans le monde.
Dans cette perspective, je me suis déplacée en Inde 7 au 12 février dernier afin d'analyser la source et les conditions de développement des maladies et de rencontrer les acteurs clés. C'est en partageant les bonnes pratiques que nous parviendrons à prévenir l'apparition des épidémies et empêcher leur propagation en France.
Très touchée par la tuberculose, le VIH ou la co-infection, l'Inde cherche à mettre en place une organisation des soins et de prévention permettant de lutter le plus efficacement possible contre ces maladies. Le Pays s'engage activement dans le développement des vaccins, notamment génériques, à coût réduit, afin de traiter la population le plus largement et efficacement possible.
Dans un pays peuplé de plus d'un milliard d'habitants dont 21 millions vivent dans la zone urbaine de Dehli, ce sont 3,5 millions de personnes qui sont infectées par la tuberculose chaque année. Les pneumonies, la tuberculose et les diarrhées sont en effet les principales causes de mortalité. La lèpre a été éliminée mais le choléra reste endémique surtout après les grandes moussons d'été.
Le manque d'éducation des jeunes femmes dont l'âge moyen du mariage et de 17 ans accentue les risques liés au VIH. De même l'intolérance de la société face aux homosexuels ne favorise pas la prévention de cette maladie. Néanmoins, le débat sur la question est entrain d'évoluer puisque la Delhi High Court a accepté le principe de liberté sexuelle.
Mercredi 8 février : Visite de l'Hopital « Rajan Babu Institut for Pulmonary Medecine, and Tuberculosis » dirigé par le Docteur J.N. Banavaliker.
Notre visite nous amène à découvrir un hôpital de 1 150 lits, qui traite la tuberculose et les maladies infectieuses pulmonaires. Dans ce pays sur les 1,9 million de cas de tuberculose diagnostiqués chaque année, 68 % sont contagieux. C'est le drame de cette infection qui se transmet par l'air (en cas d'éternuement ou de toux) et prolifère aisément au sein des bidonvilles dont la population est en proie à la malnutrition.
Le docteur nous présente le système « DOTS », organisation mise en place par l'Etat Indien pour soigner les malades. En effet le défi est d'éviter qu'au-delà de la période de crise de quatre à six semaines, les malades tendent à cesser le traitement du fait de l'estompement des symptômes. Des résistances aux médicaments se créent alors à ce moment. Des relais ont été organisés sur le terrain, pour suivre l'administration des médicaments (pris devant un agent de Santé ou « DOTS provider »). Ce programme, développé depuis 1997, aurait bénéficié à plus de 400 millions d'indiens en complément des bénéficiaires du système de santé public et privé.
Le docteur nous présente également les dispositifs mis en place en faveur des personnes atteintes de tuberculose multi-résistante. La moitié des cas de cette forme aggravée de la maladie dépistés sur la planète surviennent en Chine et en Inde.
Dans cette hypothèse le traitement est plus long, plus coûteux. S'il représente déjà 10 000 roupies pour une tuberculose « classique », il coûte 200 000 roupies pour la forme multi résistante (résistante à quatre ou cinq médicaments différents) et 2000 roupies par jour pour les formes ultra résistantes. Pour donner un ordre d'idée, notons qu'une infirmière est payée seulement entre 35000 et 50000 roupies par mois. Toutefois les médicaments sont distribués gratuitement dans le système public de santé.
Nous évoquons en outre la difficulté de traiter les enfants ainsi que les problèmes spécifiques de la contamination croisée VIH/tuberculose
Rencontre avec l'«International Union Against Tuberculosis and Lung Disease».
C'est une ONG issue de la volonté de scientifiques d'oeuvrer ensemble contre la maladie dans le monde créée en France en 1920. Leur action depuis 15 ans contre la tuberculose vise à former la « Société Civile » du pays, en complément des réseaux de soins existants. Il s'agit de sensibiliser les populations sur la maladie et ses signes cliniques ainsi que de favoriser le dépistage, mais également d'éviter autant que possible que les malades transmettent la maladie à leurs proches lorsqu'ils sont dans leur phase contagieuse.
Ils ont organisé 20 000 réunions de terrain, la formation de 9 000 professionnels qui assurent le relais auprès des malades (nommés « Health care providers »), de 900 ONG mobilisées (composées d'églises, groupes et mouvements de jeunes, groupes tribaux, associations sportives...) réparties en 240 districts organisés pour être au plus près des malades. Cette action est structurée, progressive, robuste est bien entendu plus efficace. Celle ci a été largement financée par le Fond mondial de lutte contre le SIDA, la tuberculose et le paludisme. Ce fond est aujourd'hui fragilisé par le même si la France y assure encore tous ses engagements. Elle en est le deuxième payeur avec 340 millions d'euros par an.
L'Inde grâce à son essor économique est de moins en moins tributaire du fonds, sa structure médicale étant désormais maîtrisée par l'État. Par ailleurs, l'Inde peut s'appuyer sur 300 facultés de médecine. Toutefois le problème de l'exode de nombreux jeunes médecins vers les pays anglophones (États Unis, Grande Bretagne, Canada, Afrique du Sud) n'est pas en voie d'être résolu.
Jeudi 9 février : Visite de l'Association Shalom
Les docteurs Saira Paulose et Savita Sanghi dirigent cette ONG, d'inspiration chrétienne, suit 2500 malades co-infectés par le VIH et la Tuberculose. Elles mettent en place un soin quotidien des malades, pour mieux traiter les deux maladies. Elles animent des groupes de fidèles d'une dizaine de communautés d'Eglises, pour encourager l'accompagnement des séropositifs, au long cours. Elles gèrent un centre de diagnostic et de soins et une dizaine de lits d'accueils. Elles oeuvrent particulièrement en faveur des populations discriminées du fait de leurs orientations sexuelles ou de leurs conditions de vies (habitants des bidonvilles notamment).
La visite des lieux est impressionnante.
Le courage d'une jeune fille de quinze ans venant avec sa maman m'impressionne : elle est gravement malade et sera hospitalisée. Elle n'est pas scolarisée car elle doit prendre en charge ses trois jeunes frères et soeur, sa maman, qui assure à elle seule la subsistance de la famille travaille toute la journée. Sa grande soeur est déjà hospitalisée dans l'hôpital public. Ce sont vraisemblablement les conditions de promiscuité qui ont entrainé une transmission de la maladie dans la famille.
Nous évoquons plus généralement la situation des enfants dans les bidonvilles. Les jeunes sont peu scolarisés, car ils sont peu motivés, leurs parents sont absents car généralement ils travaillent la journée. L'alcoolisme est très fréquent, les jeunes livrés à eux même font de mauvaises rencontres et consomment très tôt de la drogue, en particulier de la colle. Quant aux filles, elles s'occupent souvent des plus petits, comme la jeune fille rencontrée plus tôt.
Grace Nurila, visiteuse des familles, nous explique son activité : elle suit 280 situations, et se rend au domicile de ceux qui viennent d'être infectés une fois par mois et un peu moins chez ceux qui ont l'habitude du traitement. Elle suit particulièrement 20 transsexuels, très marginalisés dans ce pays encore très traditionaliste.
Déjeuner avec Boby John, de Global Health Advocates, l'ONG qui a co- organisé ce voyage d'étude.
En dix ans, les avancées en terme de santé ont été considérables, grâce a la mise en place d'une organisation efficace intégrant les « communautés » ou groupe sociaux. Cela permet de toucher plus largement les populations. Le nombre de décès dus à la tuberculose est ainsi passé de 1800 par jour en 2001 à 800 actuellement. Mais le combat continue. Une personne malade de la tuberculose pulmonaire non soignée peut la transmettre à environ quinze autres personnes en un an. L'importance d'un traitement rapide est évidente.
Une partie de la population n'est pas encore concernée par la couverture, pourtant totale en théorie, sur le territoire indien, grâce aux 30 000 centres de diagnostic et de soins ont été mis en place. Les traitements des malades doivent être menés à terme pour éviter les multi résistances. Le soulagement ressenti par les malades au bout de quatre à six semaines de traitement les conduit trop souvent à interrompre leurs médicaments.
Sur le chemin du retour, nous passons près de plusieurs zones de bidonvilles, qui côtoient d'autres parties de la ville plus développées. Contraste d'un grand pays plein d'espérance et aux défis multiples et sévères.
Nous évoquons la place des secteurs public et privé : le secteur public s'est en effet concentré sur la tuberculose pulmonaire, du fait des risques de contamination. Le secteur privé a ainsi la charge des autres formes de tuberculose, en particulier osseuses, qui touchent les personnes mais ne se transmettent pas aussi facilement. Le nombre total de cas de tuberculose serait ainsi plus proche de 3,5 à 4 millions par an en Inde.
Rencontres avec des acteurs de lutte contre la Tuberculose.
Rencontre avec Loon Gangte, un « activiste » de la cause des maladies, comme il se nomme lui même : malade du sida depuis quinze ans, il a perdu de ce fait beaucoup d'amis. Il s'est investi dans le collectif « Dehli Network of Positiv People », « DNP+ », et défend la diffusion de médicaments produits, selon l'accord de Doha , sous la forme de génériques en Inde et dans les pays pauvres.
Demain, vendredi, sera évoqué l'accord de « Free Trade » entre l'Union Européenne et l'Inde, dont la discussion n'est pas encore aboutie. Elle pourrait remettre en cause un élément central de l'accord de Doha, qui a permis de faire baisser considérablement le coût des traitements (par exemple pour le sida, de 15 000 à 150 dollars en quinze ans).
Cet accord de Doha prévoit en effet la possibilité d'autoriser la production de « génériques » - pendant la période de validité du brevet - dans un pays pauvre (comme l'Inde) dans certaines conditions « d'urgence médicale ». C'est en partie la remise en cause du bénéfice de cet accord pour certaines maladies qui pose la question centrale de l'accès aux soins dans le monde.
Il convient de procéder à un rapide l'historique pour comprendre les enjeux actuels. Après la guerre, c'est une législation très protectrice des brevets qui est mise en place, et les médicaments sont massivement importés en Inde, à des prix élevés. A partir de 1970, le gouvernement indien met en place une stratégie de développement et de recherche en faveur de son industrie pharmaceutique.
La signature par l'Inde, avec l' « Organisation Mondiale du Commerce » (OMC) d'accords dits ADPIC, sur les Droits de Propriété Intellectuelle liés au Commerce (nommés TRIP en anglais) lui donne dix ans pour adapter sa législation de protection des brevets. En 2001, les accords de Doha permettent à l'Inde la production de « génériques », et une concurrence entre compagnies indiennes accentue encore la baisse des prix. L'Inde est aujourd'hui le premier fournisseur au monde de médicaments « génériques » pour les pays pauvres, et couvre 80 % de ce marché.
L'avocate Kajal Bhardwaj nous présente ces arguments avec fougue et détermination. « Nous venons de déposer vingt cercueils à la délégation de l'Union Européenne, car les politiques commerciales menacent des vies ». Elle défilera, avec de nombreux activistes et d'Indiens mobilisés, demain vendredi à l'occasion de la venue des Présidents Hermann Von Rompuy et Barroso à New Delhi. Des recours ont été engagés par des compagnies pharmaceutiques contre des Etats faisant application de l'accord de Doha (Brésil et Equateur) pour des rétroviraux. Les risques de condamnation du Brésil et de l'Equateur sont réels, ce qui déstabiliserait la production de « génériques » dans le monde.
Le rôle très positif de la France, en particulier d'Unitaid qui a monté des accords sur des brevets avec des fabricants de génériques est cité en exemple. La France est encore sollicitée pour aider l'Inde dans ce combat. On rappellera qu'Unitaid est financé par la « taxe Chirac » sur les billets d'avion.
Stop TB Partnership
Nous rencontrons ensuite Blessy Kummar Vice Présidente et John Kurian George, membre de la structure qui fédère les acteurs mondiaux de la tuberculose. « Stop TB Partnership » comprend des Etats participants aux programmes, des fondations telles que Bill et Melinda Gates et des représentants des « Communautés» (au sens anglo-saxon de groupes sociaux, formels ou non). Rappelons que l' « Objectif M6 » du millénaire pour la tuberculose était de réduire de 50 % le nombre de décès en 2015 et que l'Inde est en passe de réussir ce pari.
John Kurian rappelle l'inquiétude de tous les acteurs, le dernier appel à projet (n.11) ayant été annulé.
Le comite national de suivi (CCM) pour les trois maladies (sida tuberculose et paludisme) qui dépend du fond mondial traitant des trois mêmes pandémies, a exprimé son inquiétude sur ce risque de non financement d'actions engagées. Mais l'état indien entend très largement financer lui même ce programme pour les années à venir.
Le diner rassemble les responsables de Global Health Advocacy. Une belle exposition réalisée par de jeunes artistes, qui se sont « immergés » dans l'hôpital -Institute for Pulmonary Medicine- visité hier, ont exprimé dans leurs oeuvres l'espoir et la souffrance. Un Membre de la chambre Basse du Parlement, Dr Thokchom Meinya, nous a rejoints pour ce moment d'encouragement et de félicitations aux acteurs impliqués pour le soutien au programme contre la tuberculose en Inde.
Vendredi 10 février : Rencontre avec le Directeur du projet Tuberculose à la Direction Générale de la Santé, Ministère de la Santé et de la Famille
Le Docteur Ashak Kumar, en charge du programme national de Lutte contre la Tuberculose (Revised National Tuberculosis Control Program - RNTCP) présente le dispositif mis en place.
1993-1996 : test de la « DOTS Strategy » avec l'ensemble des partenaires
1997: décision de déployer la « Stratégie DOTS » avec prise de quatre médicaments 3 fois par semaine.
Les évaluations du Ministère sont reprises dans un rapport publié, très complet. Quelques chiffres officiels :
- 72 % des cas d'infection sont détectés
- 85 % des traitements aboutissent à une guérison
- 80 % des tuberculoses sont pulmonaires, les autres cas étant lymphatiques, abdominales, méningée ou osseuses.
Il nous rappelle (cf visite de l'hôpital le 1er jour) le principe d'organisation du diagnostic. La technique utilisée est la vérification au microscope après désactivation sur une plaque de la bactérie contenue dans le crachat par le bleu de méthylène et chauffage. Des centres de diagnostic ont été installés dans toute l'Inde : 1 pour 100 000 habituellement, 1 pour 50 000 en zone difficile.
Il nous décrit les relais de santé mis en place, ou « DOTS providers ». Ce sont des agents de santé, des communautés, pharmaciens, commerçants.., qui assurent le suivi d'un malade, pour une durée de six mois: ces 400 000 relais sont rémunérés 250 roupies, et distribuent des médicaments donnés gratuitement sous la forme d'une boite pour le traitement de six mois. Le taux d'échec est estimé à seulement 5-6 %.
Les clés pour le programme, nous dit-il, sont le plaidoyer, la mobilisation des populations et la communication. L'implication des acteurs non gouvernementaux est déterminante, en effet 2000 ONG sont ainsi financées par le gouvernement (cf visite d'Union le premier jour).
Nous évoquons ensuite la situation des médecins dans le pays. Ils sont 800 000 à pratiquer la médecine allopathique (dite classique) et autant, soit 800 000 à pratiquer les médecines Ayurvedic, iunani et homéopathique, médecines reconnues dans la Constitution indienne. Il y a donc plus d'un médecin pour 1000 habitants.
La question de la résistance aux médicaments est majeure : le diagnostic peut se faire en 2-3 mois par culture en boite, en 2 semaines par culture en solution liquide ou deux jours par séquençage moléculaire.
36 laboratoires « P2 » et « P3 » fonctionnent pour ces analyses, 24 autres sont en projet. Ce dispositif est structuré par 120 centres de soins « DOTS plus », soit un pour un million d'habitants.
Quels sont les principaux défis ?
- L'accès universel au dépistage, avec un objectif de passer de 72 % à 90 %.
- Travailler avec les praticiens privés, 25 à 30 % des malades étant traites par leurs soins.
Sur le sujet de la recherche, les 380 « Medical Schools » sont impliquées en participant activement aux travaux sur la tuberculose.
Rendez-vous à la Fondation Bill et Melinda Gates
Nous rencontrons le responsable de projet tuberculose pour l'Inde, Peter Small, ancien professeur de micro biologie à Washington et précédemment chargé de la stratégie mondiale pour la fondation Gates. Il a décidé de s'investir en Inde, convaincu de l'importance des défis et du potentiel de ce pays touché si durement par la maladie. Le test de diagnostic a déjà 120 ans nous rappelle-t-il, le vaccin 90 ans et les médicaments 50!
Les pays concernés par la tuberculose sont pauvres tandis que les pays à haute technologie sont désormais moins touchés. Ceci pourrait changer car de nouveaux vaccins sont au stade des essais cliniques, comme une douzaine de nouveaux médicaments et des tests de diagnostic. L'un d'entre eux vient d'ailleurs d'être validé par l'OMS.
Le défi est double :
- maintenir les outils anciens, qui ne permettent de détecter que 50 % des malades (le test actuel nécessitant une concentration élevée de bacilles pour qu'ils soient détectés)
- tout en introduisant les découvertes récentes
Il considère que le programme de santé Publique en Inde est l'un des plus performants mais qu'il manque de capacité d'innovation. Il nous donne deux exemples de solutions en cours de validation :
- « Gene-expert » est un test par analyse génétique : elle est réalisée en deux heures, pour un coût unitaire de 20 USD
- Bigtec Lab. a mis au point un kit d'analyse ADN (real time PCR) couplé avec un téléphone : une goutte de salive est analysée et les résultats sont adresses au médecin et au fichier central en routine Le coût est de 10 USD et pourrait rapidement descendre à 5 USD.
Ces deux techniques permettent la mise en place de bons médicaments adaptés et efficaces pour le traitement, et d'éviter le développement de résistances.
L'Etat indien a beaucoup progressé dans l'utilisation des diagnostics en 10 ans. Grâce aux financements internationaux, ils ont quadruplé leurs investissements : l'enjeu est de suivre le même chemin pour l'innovation. La Fondation Gates investit 20 millions d'USD dans les tests, par an, en Inde.
Il nous décrit un autre origine du développement des résistances, ce sont les « quaks » des docteurs non qualifiés qui délivrent un traitement non adapté. Il souligne l'importance de l'intégration des médecins dans une organisation vertueuse contre la maladie (mais essentiellement dans 8 villes soit 500 millions d'habilitants, 700 millions d'habitants vivant dans 600 000 villages).
Nous évoquons ensuite la Recherche et Développement en Inde.
L'Indian Concil of Medical Research a répertorié toutes les nouvelles connaisances pouvant aboutir à un nouveau test diagnostic ou à un nouveau traitement, et a décelé 130 « leads ». Le sujet est le lien avec le développement industriel, le risque étant le rachat des droits de propriété intellectuelle par des compagnies qui ne les exploiteraient pas. La Fondation a une philosophie : elle tente de financer des produits concurrents, afin de faire baisser le prix des médicaments et des tests.
Il y a aujourd'hui des traitements qui sont en phase clinique, ainsi que 5 vaccins, après des années d'arrêt de la recherche sur la tuberculose (puisque cette pandémie ne concernait plus les pays solvables). Depuis 10 ans, cette recherche a été stabilisée par le potentiel du Fonds mondial.
Samedi 11 février : Visite de l'orphelinat de la fondation NAZ
Les enfants nous accueillent avec naturel et vitalité - après des visiteurs prestigieux, notamment Madame Bruni-Sarkozy et Lady Gaga. Ils nous décorent d'un superbe collier de fleurs en signe d'accueil.
Leurs parents sont décédés. Les enfants sont tous porteurs du VIH. La directrice et fondatrice, Angeli Gopalan, nous présente la maison, et nous propose une visite avec la complicité des enfants. Une cuisine généreuse, un étage pour les garçons, l'autre pour les filles, une bibliothèque salle de jeux, lieu accueillant et vivant au dernier étage. La pièce pour les consultations du médecin est près des lieux de vie, signe de la place importante des soins dans la maison. Vingt cinq enfants sont accueillis sur le site, plus d'une centaine d'autres, tous séropositifs et vivant dans leurs familles, sont très régulièrement suivis, logés et soignés quand une maladie les affecte. Le nom de la fondation, NAZ, signifie la fierté en Vourdou : force de l'âme humaine et détermination des femmes engagés ici à faire vaincre la vie.
L'ambassadeur de France en Inde, François Richier, décore la fondatrice du prix de la France des Droits de l'Homme et salue son engagement remarquable. Cela frappe aux yeux qu'elle entoure d'affection et d'amour ces enfants qui en ont tant besoin. Elle les suit et les soutient dans leurs parcours scolaires car en effet tous vont à l'école.
Cette cérémonie est chaleureuse et émouvante, nous avons passé un merveilleux moment avec les enfants qui chantent et nous offrent des dessins. Leurs yeux pétillent de joie de vivre malgré leurs souffrances et la fragilité de leurs petits corps marqués par la maladie.Cette journée me démontre avec force la valeur de la vie, le miracle de l'affection et du combat de celles qui accompagnent ces enfants très fragiles. Terrible réalité du VIH transmis aux enfants car pas dépisté chez leurs parents aujourd'hui disparus et qui les livre à cette adversité. Nous découvrons le courage d'un peuple qui lutte contre tant de douleurs et de difficultés.

D. L'ATELIER DE PROSPECTIVE DU 24 MAI 2012

LISTE DES INTERVENANTS
|
M. |
Franck |
BAUDINO |
Président Directeur Général |
H4D Health for Development |
|
Mme |
Marie-Christine |
BLANDIN |
Présidente de la commission de la culture, de l'éducation et de la communication |
Sénat |
|
Dr. |
Didier |
BOMPANGUE NKOKO |
Chercheur du Laboratoire Chrono-environnement - Professeur associé à l'Université de Kinshasa |
CNRS |
|
Dr |
Pascale |
BRIAND |
Directrice générale |
Agence nationale de la recherche |
|
Dr |
Sylvie |
BRIAND |
Directrice du programme mondial de lutte contre la grippe |
Organisation mondiale de la santé (OMS) |
|
Pr |
François |
BRICAIRE |
Groupe hospitalier Pitié -Salpêtrière |
Service des maladies infectieuses et tropicales |
|
M. |
Philippe |
CHEMINEAU |
Membre du Collège de direction - Délégué à l'expertise scientfique collective, à la prosppective et aux études (DEPE) |
INRA |
|
Dr |
Daniel |
CHRISTMANN |
Service de médecine interne et des maladies infectieuses et tropicales |
Hôpitaux universitaires de Strasbourg |
|
Pr. |
Patrice |
DEBRE |
Ancien Ambassadeur chargé de la lutte contre le sida et les maladies transmissibles |
Hôpital La
Pitié-Salpêtrière
|
|
M. |
Hugues |
de JOUVENEL |
Directeur général |
FUTURIBLES |
|
M. |
Jean-Pierre |
DOOR |
Député |
Assemblée nationale |
|
M. |
Alain |
EPELBOIN |
Directeur de recherche |
CNRS |
|
M. |
Arnaud |
FONTANET |
Unité Epidémiologie des maladies émergentes |
Institut Pasteur |
|
M. |
Guillaume |
GROSSO |
Directeur France |
ONE |
|
Dr |
Jean-François |
GUEGAN |
GEMI - UMR IRD 2724 |
Centre de recherche IRD |
|
Mme |
Thanh |
LE LUONG |
Directrice générale |
INPES - Institut national de prévention et d'éducation pour la santé |
|
Pr |
Catherine |
LEPORT |
Groupe hospitalier Bichat-Claude Bernard |
HCSP |
|
Pr |
Jean-Claude |
MANUGUERRA |
Institut Pasteur |
|
|
M. |
Alain |
MERIEUX |
Président |
Fondation Mérieux |
|
M. |
Benoît |
MIRIBEL |
Directeur Général |
Fondation Mérieux |
|
Pr |
Jean-Paul |
MOATTI |
Directeur |
Directeur de l'Institut de santé publique - INSERM |
|
Mme |
Anne-Marie |
MOULIN |
Directeur de recherche |
CNRS UMP Sphère 7219 - Université Paris 7 |
|
Dr |
Bernadette |
MURGUE |
Institut de microbiologie et maladies infectieuses |
INSERM |
|
M. |
Thierry |
PINEAU |
Directeur de recherche - Chef du département santé animale |
INRA |
|
Pr |
Didier |
RAOULT |
Président |
Unité des Rickettsies |
|
M. |
Jocelyn |
RAUDE |
Maître de conférence EHESP |
EHESP |
|
M. |
Bruno |
RIVALAN |
Chargé de plaidoyer |
Global Health Advocates |
|
Pr |
Gérard |
SALEM |
Directeur du Laboratoire Espace santé et territoires |
Université Paris-Ouest Nanterre-La Défense |
|
M. |
Gilles |
SALVAT |
Directeur de la santé animale et du bien-être animal |
ANSES - Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail |
|
Mme |
Christine |
SAURA |
Responsable des maladies infectieuses |
InVS - Institut de veille sanitaire |
|
M. |
Michel |
SETBON |
Directeur de recherche CNRS |
EHESP |
|
M. |
Robert |
TOUBON |
Président |
Équilibres et populations |
|
Mme |
Anne-Marie |
VANELLE |
Inspectrice générale de la santé publique vétérinaire |
Conseil général de l'alimentation, de l'agriculture et des espaces ruraux |
|
Pr |
Patrick |
ZYLBERMAN |
Chaire Histoire de la santé |
EHESP |
M. Joël Bourdin , président de la délégation . - Merci d'être venus si nombreux pour ce nouvel atelier organisé par la délégation sénatoriale à la prospective, après ceux consacrés aux villes du futur, au pacte social dans l'entreprise, au couple franco-allemand - sujets d'actualité s'il en est -, aux « années collège » dans les quartiers sensibles, déjà animé par Fabienne Keller, à l'équilibre alimentaire et au commerce électronique.
Je remercie Fabienne Keller d'avoir osé s'attaquer à un sujet difficile, qui fait appel aux connaissances de spécialistes d'origines très diverses : historiens, épidémiologistes, praticiens hospitaliers, économistes, anthropologues...
Bien sûr, nous ne connaissons pas encore les futures pandémies qui apparaîtront dans les années et les décennies à venir. En revanche, nous pouvons nous y préparer et y réfléchir. Je vous souhaite des échanges fructueux. Je ne doute pas qu'ils inspireront les travaux du Sénat. (Applaudissements)
Mme Fabienne Keller , rapporteur . - Notre thématique établit un lien entre le Nord et le Sud, puisque les maladies ne connaissent pas de frontières ; elles se déplacent avec les personnes, les animaux, les évolutions du climat. C'est d'abord une thématique solidaire.
La santé est un enjeu majeur, qui fait la synthèse entre l'évolution des populations, la qualité de vie et l'attention qu'on lui porte. Depuis quelques mois, nous avons procédé à de nombreuses auditions. J'ai eu aussi la chance de me rendre, avec le professeur Patrice Debré et le docteur Jean-Pierre Gonzalez, au passionnant colloque de Libreville sur les maladies infectieuses émergentes, qui a réuni de nombreux spécialistes et m'a permis de prendre conscience de l'ampleur du sujet. Grâce à une ONG, je suis allée en Inde, où quelque 400 000 personnes meurent chaque année de la tuberculose, où l'on applique des diagnostics d'il y a quarante ans, où l'on distribue des médicaments périmés et où l'on développe des multi-résistances en raison de traitements qui recourent à plusieurs molécules simultanément.
J'ai eu le plaisir d'être accueillie à Lyon par Alain Mérieux, qui nous rejoindra tout à l'heure, et développe, avec l'institut Christian Mérieux, la recherche dans des pays du monde moins dotés que d'autres quant à la connaissance des pandémies.
Ce matin, nous rassemblons toutes les compétences. Chacun d'entre vous a une connaissance très approfondie de notre thème : chercheurs au Centre national de la recherche scientifique (CNRS) et à l'Institut national de la santé et de la recherche médicale (INSERM), épidémiologistes à l'Institut de recherche pour le développement (IRD), connaisseurs des maladies, des cohortes, des malades que vous croisez quotidiennement, historiens, sociologues, géographes, analystes du changement climatique ou des déplacements de populations. Les agences sont aussi bien représentées. Leur rôle de surveillance et d'information est essentiel : information des populations, mais aussi des professionnels de santé, compréhension des mécanismes de diffusion des épidémies, accompagnement.
Des ONG sont également présentes, actives dans la lutte contre le sida et d'autres maladies, moteurs de l'action publique par leurs exigences, leurs revendications, relais précieux pour l'information et l'explication des comportements.
Vous n'aurez que quatre à cinq minutes pour exprimer vos convictions, ce qui vous dispensera de présenter votre institution, votre travail, votre histoire, mais les documents que nous nous avez transmis sont d'ores et déjà inclus dans notre blog, sur le site internet du Sénat. Vous pouvez continuer à nous envoyer des documents, qui pourront contribuer à notre rapport, que nous terminerons en juillet. La règle du jeu de ce matin consiste à se placer à dix ans pour élaborer des scénarios à cette échéance de diffusion d'une ou plusieurs pandémies. Quels sont les facteurs déterminants de ces scénarios ? Quels sont les leviers d'action, qui peuvent être institutionnellement novateurs ? Il s'agit de construire un meilleur avenir. (Applaudissements)

PREMIÈRE TABLE RONDE : LES MALADIES INFECTIEUSES ÉMERGENTES : QUELLES MENACES POUR DEMAIN ?
Pr Catherine Leport, Université Paris-Diderot, Haut Conseil de la santé publique . - Merci de cette invitation, qui s'inscrit dans la réflexion que nous menons depuis quelque temps sur les nouvelles maladies infectieuses émergentes. Ma contribution fait suite à la saisine du Haut Conseil de santé publique en 2009, dont le rapport, accessible sur le site du Haut Conseil, a réuni des compétences diversifiées. Il nous conduit à penser qu'il est indispensable de mettre en oeuvre une veille permanente sur le sujet, rassemblant les différents acteurs, afin d'assurer une réactivité face aux situations nouvelles. C'est dans ce contexte que nous avons organisé un premier séminaire sur les maladies infectieuses émergentes, qui a abouti à quatre points forts : en premier lieu, la constitution d'un groupe permanent d'expertise et de prospective collective, comparable à ce que nous faisons ce matin ; en deuxième lieu, la reconnaissance de nos ignorances et de nos incertitudes, l'identification de nos lacunes étant la source d'une bonne orientation de la recherche et de la formation au service d'actions adaptées. En troisième lieu, la conscience qu'au-delà des aspects techniques, nous partageons des valeurs communes. Le séminaire de novembre 2011 a rappelé que la coopération européenne et internationale était indispensable : il convient d'accepter d'abandonner une partie de notre souveraineté si nous voulons nous inscrire dans cette dynamique de coopération. Enfin, le partage d'informations et d'expériences à tous les niveaux est une nécessité et doit emprunter les relais appropriés, des décideurs aux citoyens, en identifiant les relais de confiance et notamment le personnel soignant.
L'objectif premier, pour ce séminaire, est de rapprocher l'expertise scientifique et politique, la recherche de la formation, la décision de l'action, afin de constituer un réseau d'acteurs pluridisciplinaire. Je faisais référence à nos ignorances : l'interaction avec les acteurs des crises et de la gestion des risques dans d'autres domaines, comme les catastrophes naturelles, est une piste qui n'a pas été assez explorée.
Les experts recommandent également de valoriser l'observation dans tous les domaines, parce qu'elle est au fondement de la science et du progrès des connaissances. Ainsi la microbiologie a découvert que des maladies que l'on croyait non infectieuses sont en partie liées à des agents infectieux. L'observation clinique a un rôle important à jouer : il faut prendre le temps d'interroger les malades, pour bien établir le caractère de gravité, qui est un déterminant majeur de la réponse à apporter. Il faut étendre le champ de l'observation aux sciences humaines et sociales, pour analyser les préoccupations des populations, mais aussi des secteurs professionnels concernés, dont les soignants. C'est une étape-clé de l'élaboration des plans d'action, qui permet d'identifier des relais.
Il faut promouvoir la transversalité dans le domaine de la recherche et de la formation, en décloisonnant les formations et les appels d'offres, afin de permettre une plus grande plasticité des parcours des jeunes chercheurs et d'accroître leur capacité d'adaptation à des événements inédits.
Il importe de rapprocher les savoirs des experts et des profanes, pour stimuler l'adhésion aux mesures qui seront présentées. La mise en débat de la notion de résilience n'est pas suffisamment développée dans la société française. L'objectif est de favoriser une réponse cohérente et solidaire de l'ensemble de la société à ces situations toujours inédites.
Je remercie Fabienne Keller, qui a voulu donner une suite à ce séminaire, et l'ensemble des collègues qui ont largement contribué au succès de cette première action, que je propose de renouveler annuellement, le Val-de-Grâce étant d'ores et déjà prêt à accueillir un nouveau séminaire en décembre 2012, auquel vous êtes tous conviés. (Applaudissements)
Mme Fabienne Keller , rapporteur . - Merci pour cette matière très riche. Sur le site dédié figurent le rapport du Haut Conseil de santé publique et les actes du séminaire.
Pr Patrick Zylberman, titulaire de la chaire Histoire de la santé de l'École des hautes études en santé publique . - Machiavel, ce vieux sage auquel il est toujours utile de se référer, a souligné trois qualités dont les gouvernants doivent faire preuve pour se préparer aux menaces : le jugement, pour être capable d'analyser pleinement la situation ; la vigilance, pour mettre en oeuvre la surveillance des menaces, et la prévision de l'avenir, pour y mettre un peu d'ordre. A elles trois, ces compétences permettent d'appréhender le caractère particulier de chaque situation. Mais quand les prévisions manquent, que fait-on ? Souvenez-vous de 2009 : faute de prévisions, on s'est beaucoup tourné vers l'histoire. Paul Valéry écrivait : « l'avenir, par définition, n'a pas d'image. L'histoire lui donne les moyens d'être pensé ». Mais l'analyse historique recèle de multiples pièges. En 2003, lors de l'épidémie de SRAS, et jusqu'en 2009, une idée a occupé tous les esprits : « grippe espagnole de 1918, le retour ». Il a fallu attendre plusieurs mois, à l'été 2009, avant de s'apercevoir qu'il n'en était rien. L'analyse historique n'est utile que si elle permet de distinguer les ressemblances et les différences entre des situations diverses et nous aide à ne pas tomber dans le piège d'un retour non critique vers le passé, à ne pas confondre ressemblances et probabilités. C'est à cela que doit servir l'histoire de la santé et des maladies.
Les sciences sociales ont un rôle à jouer dans les stratégies de réponses aux situations d'émergence. En 2011, le rapport du Haut Conseil de la santé publique que Catherine Lefort vient de citer leur consacre un chapitre, auquel plusieurs de nos collègues ici présents ont contribué.
Selon Stephen Morse, épidémiologiste à l'université Columbia et spécialiste de la notion de virus émergent, « l'homme est l'ingénieur de sa propre circulation microbienne ». Le canal anthropique qu'elles empruntent et les facteurs sociaux, économiques, culturels et même religieux sont au coeur de la problématique des maladies infectieuses émergentes. C'est dans cet esprit que l'École des Hautes Études de Santé Publique et sa chaire d'histoire de la santé se sont associées au séminaire du Val-de-Grâce, lieu de débat ouvert permettant aux différents acteurs d'échanger à propos des « nouveaux risques ».
Depuis deux à trois décennies, la pensée stratégique s'attache à prendre en compte, aux côtés des menaces traditionnelles, militaires, des menaces non traditionnelles, en se focalisant sur la notion d'événement rare, définie par cette formule, qui vient de l'assurance : faible probabilité, énormes conséquences. Cette notion soulève des interrogations : notre modèle prédictif est-il en déclin ? Nos méthodes de prévision ne font-elles pas écran à notre capacité de saisir l'exceptionnel ? Nos technologies de savoirs sont-elles aptes à penser l'événement rare ? On modélise les crises, mais n'y a-t-il pas une crise des modèles ? L'accent mis autrefois sur la fréquence des crises ne se déporte-t-il pas vers les conséquences des crises ?
Les exercices et les plans ne se focalisent-ils pas trop sur ce qui apparaît comme prévisible ? Enfin, il faut s'interroger sur la communication publique et la défiance hyperdémocratique. La campagne de vaccination de masse de l'automne 2009, conçue dans une logique de défense nationale, s'est heurtée à la liberté de comportements déviant des idéaux collectifs, dans une société d'hyperchoix où les individus, et eux seuls, décident des options qui ont leur préférence. Ce choc entre deux logiques a paralysé la mobilisation du public.
Oui, il faut anticiper : c'est à cette nécessité absolue que le séminaire du Val-de-Grâce, comme votre atelier, ont le souci de répondre. (Applaudissements)
Dr Jean-François Guégan, directeur de recherche à l'IRD de Montpellier . - On compte 1417 maladies infectieuses connues chez l'homme en 2007, 177 agents infectieux émergents, virus, bactéries, protozoaires, nouveaux apparus entre 1970 et 2007. Les descriptions de nouveaux virus, depuis 1900, évoluent à un rythme exponentiel. Avec l'essor de la biologie moléculaire, la science décrit de plus en plus de nouvelles espèces de virus et de bactéries. N'oublions pas que, si une hirondelle ne fait pas le printemps, un agent étiologique n'est pas l'unique responsable d'une maladie infectieuse. On en décrira encore des milliers, voire des millions, car il en existe des dizaines de millions sur terre.
On notera que 70 % des principaux agents ayant émergé ces trente dernières années sont d'origine animale. Sur l'ensemble des 1417agents infectieux connus, cette proportion varie entre 52 % et 63 %. Au premier rang figurent les ruminants, que l'on appelait avant « ongulés » ; ensuite viennent les carnivores, puis les rongeurs, les oiseaux et ensuite seulement les primates, bien que nous ayons plus de 90 % de matériel génétique commun avec eux. La transmission animal-homme dépend du nombre de contacts et de la fréquence de ces contacts.
La littérature scientifique fait état d'une augmentation des micro-organismes d'origine tellurique. Ainsi la bactérie responsable de la coqueluche humaine et animale est très proche des bactéries de la rhizosphère des poacées, auxquelles appartiennent de nombreuses plantes cultivées, comme le maïs et le blé. Tous les coups sont permis dans la nature, le franchissement de la barrière d'espèce est possible.
Au premier rang des déterminants des 177 agents étiologiques que j'ai mentionnés figurent les changements d'usage des sols, les pratiques agricoles et agronomiques ainsi que les procédés liés, le changement climatique ne venant qu'en dixième position. Parmi les rapports d'expertises nationales de référence, je mentionne celui du Haut Conseil de la santé publique « Changement climatique et santé », le rapport parlementaire sur l'adaptation nationale au changement climatique, partie santé, et le rapport ministériel sur les maladies infectieuses émergentes.
Il ne suffit pas d'un vecteur comme le moustique pour transmettre une maladie infectieuse, il faut un individu susceptible, un virus ou un protozoaire et un environnement favorable. Le changement climatique n'est pas le déterminant principal de l'apparition de pathologies tropicales dans nos régions septentrionales. (Applaudissements)
Pr Arnault Fontanet, Institut Pasteur . - L'analyse des causes de décès dans le monde fait apparaître deux types de virus différents. Le premier est illustré par le SRAS en 2003 : il a causé de 700 à 800 morts en tout, son mode de transmission est simple, par voie respiratoire, son incubation courte. Son impact fut très fort à court terme. Il est à l'origine d'une crise sanitaire majeure. Le second cause de un à dix millions de morts par an : deux millions par an pour le VIH, plus d'un million pour les hépatites virales de type C qui ont émergé en Europe dans les années soixante et soixante-dix. Son mode de transmission est complexe, par contact sanguin ou relations sexuelles avec les personnes infectées, son incubation est très longue, des personnes peuvent être contagieuses longtemps avant de le savoir, son impact à long terme est très fort, puisqu'il provoque des millions de morts.
Quel serait le scénario catastrophe ? Celui d'un virus hautement contagieux, d'incubation courte, virulent, à létalité élevée (celle du SRAS a atteint 10 %, celle du VIH 95 % avant les traitements) pour lequel nos moyens de prévention et de traitement seraient limités.
Il importe de renforcer les équipes de modélisation de dynamique d'épidémies en France, qui peuvent avoir un impact important sur l'aide à la décision des pouvoirs publics. Parmi les exemples récents, le SRAS, la grippe aviaire (H5N1), la grippe A pandémique (H1N1), aucun ne cumulait toutes les caractéristiques du scénario que je viens d'exposer. Mais rien n'empêche de penser qu'un tel virus peut émerger.
Le SRAS est le prototype récent d'émergence d'un virus d'origine animale auparavant inconnu chez l'homme. Le réservoir est la chauve-souris. On a trouvé chez ces espèces neuf types de coronavirus. L'un des intermédiaires qui a servi de relais vers l'homme est la civette palmiste masquée, petit carnivore consommé dans la région de Canton. La similitude des récepteurs Ace 2 situés à la surface des cellules épithéliales respiratoires chez l'homme et chez la civette a rendu possible, à deux mutations près, la transmission de ce virus à l'homme. Personne n'aurait pu imaginer un tel scénario. On ne sait pas comment le virus est passé de la chauve-souris à la civette. L'accroissement de la consommation de civette est lié à la hausse du niveau de vie des Chinois, qui leur permet de consommer des animaux de plus en plus variés, rares et chers, ce qui a entraîné le développement des élevages de civettes : on en maîtrise pas ces phénomènes, qu'il était très difficile de prévoir.
C'est dire l'importance de la surveillance. Pour repérer à temps ce type d'infections, il faut un système de surveillance planétaire, organisé, collaboratif, afin de détecter les nouvelles pathologies, de les investiguer rapidement, de prendre en charge les patients, de ramener les échantillons biologiques nécessaires pour identifier les agents pathogènes responsables.
Quelles sont les leçons à tirer du SRAS ? Cette affection qui n'a tué « que » 774 personnes, contre 5 000 morts par an pour le sida, a créé une crise sociétale majeure, parce que ce virus a touché le personnel hospitalier. Au début, un tiers des patients étaient des médecins, infirmiers, aides-soignants qui avaient pris en charge des patients, ce qui a paralysé le système de santé, par exemple à Toronto. L'impact socio-économique a été considérable, avec des isolements, quarantaines, restrictions de déplacements.
On peut néanmoins en tirer des leçons positives. Il n'y a plus de SRAS connu dans le monde. S'il circule vraisemblablement parmi ses réservoirs, le virus n'est pas repassé à l'homme. Le rôle du réseau international de veille épidémiologique coordonnée par l'OMS a été majeur. Les laboratoires disposent aujourd'hui de nouveaux outils de détection qui permettent d'identifier beaucoup plus rapidement les pathogènes. Nous avons appris la nécessité de plans de préparation, tout en restant très flexibles : on ne peut pas tout anticiper. Il ne faut donc pas de plan rigide, mais de la concertation et de la réactivité. Un règlement sanitaire international existe, il faut l'appliquer : la Chine a trop tardé à transmettre les premières déclarations. Nous en retenons enfin l'importance de la communication en temps de crise.
Nous avons eu beaucoup de chance : un agent peu transmissible (à un mètre du patient) et un virus contagieux seulement quelques jours après les symptômes. Ce ne sera pas toujours le cas, certains virus, comme celui de la grippe, étant contagieux dès le début des symptômes. (Applaudissements)
Mme Anne-Marie Moulin, directeur de recherche au CNRS et écrivain. - Je ne représente pas ici le CNRS en tant qu'institution, mais son ouverture interdisciplinaire, qu'illustre l'union, qui me paraît naturelle, entre philosophie et médecine.
La première leçon à tirer de l'histoire des épidémies, c'est qu'elles ont pour principale conséquence l'anomie. Thucydide déjà a constaté que l'épidémie entraîne un certain oubli des lois et un désordre dans la cité. L'émergence est souvent liée à un écart par rapport à la règle. La résurgence de la peste à Marseille en 1720 fut attribuée à l'importation, contraire à la réglementation, de marchandises suspectes. L'émergence révèle les failles et les tensions de la société. Un romancier tunisien a raconté, dans La Fissure , les ravages de l'épidémie de choléra de 1881, concomitante de l'installation des Français.
Les historiens du XX e siècle ont souligné combien les épidémies révèlent les inégalités sociales et l'absence de consensus politique profond.
Il s'agit aujourd'hui de renverser la perspective et d'inventorier, de façon positive, les ressources qu'offrent nos sociétés : leur confiance dans les autorités sanitaires, leur adhésion aux mesures proposées, leur degré solidarité, la possibilité de circulation aisée et d'échanges d'informations. Il est paradoxal qu'une partie de ces conditions paraisse davantage remplies en temps de guerre, laquelle favorise pourtant l'émergence.
On a pu soutenir que la pandémie catastrophique de 1918-1919 avait été favorisée par la guerre, la circulation à grande échelle de troupes et de populations, mais aussi limitée par le fait que la population avait été habituée à obéir pendant quatre ans.
Le paradoxe actuel consiste à rechercher, dans une situation de paix relative, un consensus politique autour de mesures de surveillance et de contrôle qui entrent en contradiction avec les intérêts et la liberté des uns et des autres. L'aéroport participe de cette ambigüité, lieu de circulation et de contrôle.
Comment la science des émergences infectieuses peut-elle entrer en démocratie ? Comment un état d'urgence permanente peut-il s'installer sans dégénérer en biopouvoir tyrannique, compte tenu des incertitudes que nous connaissons sur le contenu même de la science ? Ce ne sont pas seulement les virus qui mutent, mais aussi le coeur des hommes et des sociétés. La Russie offre un exemple frappant : les vaccinations obligatoires y sont globalement refusées, car assimilées aux pratiques d'un régime oppresseur. Le démantèlement d'un centre de contrôle des épidémies à Tachkent a eu les conséquences que l'on sait sur le développement du sida, du paludisme et l'émergence d'une tuberculose multi-résistante. La résistance aux antibiotiques, phénomène majeur, illustre le débat qui nous rassemble aujourd'hui.
En conclusion, je dirais qu'il s'agit de réfléchir collectivement sur ces abandons nécessaires de souveraineté qui ont été évoqués : la politique de vaccination est un bon test de la coopération au sein de nos sociétés. (Applaudissements)
Pr Daniel Christmann , service de médecine interne et des maladies infectieuses tropicales, Hôpitaux Universitaires de Strasbourg . - En tant qu'acteur de terrain, j'ai été et je suis confronté à un certain nombre d'alertes infectieuses : nous avons eu notamment une expérience étonnante en recevant le deuxième patient atteint de SRAS en France, contaminé lors d'un voyage de retour d'Asie du Sud-Est. Nous n'avions pas d'autre traitement à lui proposer qu'un simple anti-viral, peu efficace. On a fini par lui proposer une corticothérapie, qui a donné des résultats. C'était une thérapeutique osée.
On cite beaucoup les virus, mais pensons aussi aux bactéries, comme les agents de la tuberculose qui deviennent peu à peu résistants aux antibiotiques. Nous travaillons sur ce sujet avec l'Institut pasteur. Nous avons, avec un traitement particulier, en liaison avec le centre national de référence, réussi à rendre non-contagieuse une personne d'une région à risque et qui avait développé une telle résistance.
Nous sommes aussi confrontés à d'autres épidémies, certaines virales, comme la rougeole. On voit des enfants décéder d'encéphalite alors qu'on peut vacciner ! Il y a dans notre pays des démarches antivaccinales pour moi mystérieuses. Nous avons régulièrement des alertes sur la coqueluche, comme pathologie adulte. Que pouvons faire pour nous préparer ? Nous devons préparer mieux nos services à ces pathologies nouvelles ou réémergentes, informer et former les personnels à la fois pour leur éviter de s'exposer eux-mêmes mais aussi pour protéger le reste de la population. Je songe notamment à des secteurs dédiés. Nous devons également développer des outils de diagnostic à réponse rapide.
Les mesures thérapeutiques doivent également aussi évoluer. Certains germes sont devenus résistants à cause de mauvaises pratiques thérapeutiques. En amont, il faut insister sur les mesures préventives et, bien sûr, développer et conforter la vaccination. Certains risques réapparaissent du fait de nouveaux comportements : en France, mais aussi aux Etats-Unis, où l'on a observé des importations de virus de variole du singe vie l'importation de rats « de compagnie » importés d'Afrique. Certains comportements humains irrationnels nous exposent à de nouvelles émergences. Telles sont les leçons que je tire de mon expérience du terrain. (Applaudissements)
Dr Sylvie Briand , OMS, directrice du programme mondial de lutte contre la grippe . - La perspective mondiale de l'OMS est un peu différente. Pour nous, l'agent pathogène n'est qu'une pièce du puzzle : le même virus peut avoir des effets différents dans différentes parties du monde, comme on l'a vu avec H1N1. Ce puzzle, en outre, est très complexe, ce qui rend la prédiction très difficile. De nombreux facteurs définissent la gravité d'une infection : ceux qui influent sur la transmission, et ceux qui influent sur la violence ou la gravité des cas. Les transports, les grands rassemblements de foule comme les Jeux olympiques, les pèlerinages à la Mecque, voire les combats de coq en Thaïlande favorisent la transmission des agents infectieux. La gravité de l'infection dépend aussi de la qualité du système de soins, qui est faible dans nombre de pays. On peut s'attendre d'ailleurs à des migrations de santé, en raison de l'offre de soins insuffisante dans certains pays..
Autre question, comment se préparer ? La prédiction est difficile dans ce domaine, les modèles sont moins fiables que ceux de la météorologie, mais le monde n'est pas bien préparé à faire face à une crise sanitaire mondiale si l'en croit le IHR -Pandemic Review committee . Pourtant il est plus facile de mieux se préparer aux crises sanitaires qu'aux crises financières.
Quels sont les défis de demain ? Les mesures traditionnelles de santé publique pour réduire la transmission sont efficaces (quarantaine, isolement des cas, fermeture des écoles, etc.). Mais comment les appliquer au XIXe siècle, alors que les mesures de santé publique rencontrent des résistances, heurtent l'individualisme ? Comment communiquer sur le risque et l'incertitude à l'heure d'internet ? Nous assistons à une véritable « infodémie » : comment la gérer ? Enfin, nous devons réussir à garantir un accès équitable aux ressources en cas de crise (vaccins, médicaments, tests diagnostiques etc.). Tel est le sens du PIP Framework, qui, après quatre ans d'âpres négociations, garantit l'accès des pays pauvres aux médicaments des laboratoires. (Applaudissements)
Pr François Bricaire , chef du service des maladies infectieuses et tropicales, hôpital de la Pitié-Salpétrière de Paris . - Nous sommes confrontés, en tant que cliniciens, à des bactéries multi-résistantes qui sont apparues dans des endroits variés de la planète. Avec la mondialisation, elles se diffusent de façon préoccupante. La mauvaise utilisation des antibiotiques contribue largement à cette diffusion, et elle est généralisée, en France même - où nous avons pourtant pris des mesures - mais aussi et surtout en Asie et en Afrique, et en Amérique du Nord, en raison de pratiques médicales inappropriées. Ce sont les antibiotiques les plus récents et les efficaces qui sont concernés, ce qui est encore plus inquiétant : je dois bien jouer ici les Cassandre. Il faut ajouter à cela les quantités industrielles utilisées en milieu vétérinaire. Tout cela contribue à rendre les bactéries de plus en plus résistantes, y compris celles que nous avons dans notre tube digestif.
En ce qui concerne l'accueil des patients, porteurs ou malades, dans les hôpitaux, les centres d'isolement ne suffisent pas. Il faut aussi traiter la pathologie de l'individu porteur, qui n'est pas forcément en lien avec le portage de la bactérie, sans nuire à l'ouverture nécessaire de l'hôpital, qui doit pouvoir continuer à accueillir des malades.
Enfin, la recherche sur ces bactéries multirésistantes et sur les molécules les plus efficaces doit se poursuivre avec intensité. Il semble que les champignons aient donné ce qu'ils avaient à donner : aujourd'hui, l'exploration des fonds marins devrait permettre de trouver de nouvelles molécules ou micro-organismes. (Applaudissements)
Pr Jean-Claude Manuguerra, Institut Pasteur . - Les épidémies se déroulent en quatre phases dont la plus importante est celle de l'introduction, car c'est à ce moment que la lutte est la plus efficace. Le virus H1N1 de la grippe aviaire en est là, avec quelques cas sporadiques dans une population saine. Mais il est urgent d'agir vite : avec le SRAS, nous avons connu une chronologie serrée : un premier cas en novembre 2002, une conférence de l'OMS en février 2003, avec un plan en mars. Quant au H1N1 pandémique il s'est diffusé à partir de l'Amérique.
Quels sont les déterminants majeurs des 84 évènements d'émergence virale chez l'homme entre 1940 et 2004 ? Il apparaît que c'est, en réalité, le changement dans l'usage des terres qui est prépondérant avec dix-neuf cas, soit 23 % du total, tandis que le climat n'est un déterminant que dans deux cas.
Parmi les émergences virales, les grands coupables sont les virus ARN simple brin (qui comprend le virus grippal), les Flaviviridae, les Bunyaviridae et les Togaviridae. Mais le nombre d'émergences ne dit pas tout : c'est au sein de la petite famille des Retroviridae qu'a émergé le virus du sida.
Quel est équilibre entre les facteurs favorables et défavorables à la lutte contre les menaces sanitaires infectieuses ? Le nouveau règlement sanitaire international a constitué un gros progrès, avec l'augmentation des capacités d'analyse des laboratoires et les progrès technologiques. Parmi les facteurs défavorables, le raccourcissement des temps de transport - un virus qui faisait le tour du monde en un an au XIXe siècle le fait aujourd'hui en un jour -, les règlementations diverses (patrimoine, OGM, expérimentation animale, MOT) qui ont tendance à entraîner la paralysie de la recherche et de l'intervention en santé publique. Tout cela va à l'encontre du mouvement « Un monde, une santé », médicale et vétérinaire. (Applaudissements)
Pr Catherine Leport , HCSP . - Je vous remercie pour la diversité de vos interventions et vous invite à engager une brève discussion sur ce premier point.
Pr Didier Raoult , professeur de microbiologie et spécialiste des maladies infectieuses . - Nous avons un problème avec les relations entre la science et la société. La presse est sensible aux émotions et alimente de fausses inquiétudes : H5N1 a tué des animaux, pas d'êtres humains, mais le fantasme de la transmission (du furet à l'homme !) a été entretenu, y compris par les grands journaux scientifiques comme Nature . La population est aussi friande de prévisions alarmistes. Or on ne sait pas prévoir ! L'avenir n'est pas le reflet du passé. La grippe espagnole n'arrivera plus jamais ! N'est-ce pas Marx qui disait que l'histoire ne se répète pas et que ce qui est une tragédie la première fois, comme la Révolution, devient une farce en se répétant ... ?
Il y a aussi des tabous concernant les modes de transmission qu'il faut savoir lever. Nous avons un problème majeur avec le sida en France. Le taux de transmission en France par coït anal réceptif est aussi élevé qu'il y a trente ans. Quant à la transmission de l'hépatite C sexuelle, elle se fait par la même voie. Or, il est interdit de le dire. La médecine et la science ne sont pas politiquement correctes ! En Angleterre, on interroge les jeunes patients, en France on prend des mesures de prophylaxie pour tous les gamins qui viennent consulter...
Autre tabou : on savait depuis longtemps que l'épidémie de choléra venait des soldats népalais et de leurs déplorables latrines, mais c'était tabou parce que c'étaient des Casques bleus venus sauver Haïti. Même The Lancet n'a pas voulu publier les travaux qui le montraient. Moralité : 10 000 morts
Nombre de maladies émergentes viennent aussi de notre alimentation carnée. Certaines zones sont à très haut risque, comme la région à la jonction de la Thaïlande, de la Chine et du Laos, par exemple, où l'on consomme toutes sortes d'animaux crus, ce qui augure de maladies spécifiques à venir.
En outre, faisons attention au SRAS : la transmission est longtemps restée mystérieuse, aujourd'hui on pense qu'elle s'est plutôt faite par les mains d'un employé d'hôtel à Hong-Kong que par les voies respiratoires.
Enfin, un mot sur les aéroports, notamment Roissy, où les choses ne sont pas aussi parfaites qu'on l'a dit car j'ai vu de mes yeux un enfant prendre l'avion avec une belle varicelle. On peut circuler dans l'aéroport de Roissy en toute impunité avec des virus, comme je l'ai constaté à plusieurs reprises. (Applaudissements)
Pr Patrice Debré , ancien ambassadeur chargé de la lutte contre le sida et les maladies transmissibles . - N'oublions pas que les premières épidémies datent du néolithique, au moment où l'homme a domestiqué l'animal. C'est de cette époque que date l' escherichia coli . C'est pourquoi nous devons avoir des outils de détection pour les animaux. Ils sont porteurs des bactéries du futur. (Applaudissements)
Pr Roger Salamon , président de l' Institut de Santé Publique, d'Epidémiologie et de Développement (ISPED) . - A partir de mon expérience de la grippe, le mot clé est l'information. Nous sommes très forts en matière de détection des nouvelles épidémies partout dans le monde. Mais nous souffrons d'un défaut d'information, par exemple sur l'histoire clinique des patients. Même lorsqu'une décision est prise, l'information passe mal, comme on l'a vu avec le virus H1N1, lorsqu'il a été décidé de procéder aux vaccinations. Comment faire circuler cette information du chercheur au décideur et du décideur aux medias, puis au public ? C'est à mon sens la question clé.
Mme Fabienne Keller , rapporteur . - Information que le professeur Fontanet appelle « surveillance ». Comment transmettre l'information aux professionnels de santé et au grand public ? Quand doit-elle circuler, pendant ou en dehors des crises ?
Pr Roger Salamon . - Pour la grippe, on a très vite connu les premiers cas en Californie ou au Mexique. Mais l'information passe mal du terrain aux décideurs. Aujourd'hui, elle est transmise par des publications scientifiques, souvent avec plusieurs mois de retard. (Applaudissements)
Mme Fabienne Keller , rapporteur . - Les décideurs demandent des certitudes alors que la recherche en est seulement à un stade d'observation et d'analyse.
Pr Didier Raoult. - Pour moi, ce qui pose problème ce n'est pas l'information, mais la décision. Le H5N1, dont toute la presse s'est emparée, a suscité une vraie folie. Pour l'H1N1, on avait prévu 700 lits. Au maximum, 25 lits ont été occupés. Nous n'avons pas un problème de communication, mais de gestion. Dès 2009, dans un article, j'avais plaidé pour une vaccination par les professionnels de santé, par les médecins. On a préféré confier la vaccination à des préfets dans les stades. On en est même arrivé à une politisation de la vaccination, problème médical : on se faisait vacciner quand on était de droite, et de on s'y refusait quand on était de gauche ! (Applaudissements)
Mme Fabienne Keller , rapporteur . - Nous sommes réunis pour que cela n'arrive plus ! J'invite à présent le professeur Leport à conclure cette première table ronde.
Pr Catherine Leport . - Les données scientifiques et prospectives qui viennent d'être exposées fournissent une excellente introduction à la deuxième table ronde qui traitera des décisions politiques pour l'avenir.
Pr Patrick Zylberman. - Je suis d'accord sur la politisation inappropriée de la gestion de l'épidémie de grippe. Souvent les choses ne se jouent pas sur le moment : de nombreux spécialistes, dont l'Institut national de prévention et d'éducation pour la santé (INPES), avaient depuis longtemps tiré la sonnette d'alarme sur l'effritement des attitudes et des comportements dans le domaine de la vaccination. La foi du grand public dans la vaccination a décru, mais ce phénomène s'est joué bien avant la crise. On a commencé par rater la gestion de la vaccination contre l'hépatite B, ce qui a eu un effet boule de neige. Or ce n'est pas en temps de crise qu'on modifie les pratiques familiales et professionnelles, et les politiques. (Applaudissements)
Mme Fabienne Keller , rapporteur . - Le long terme est justement l'objet de notre seconde table ronde : quel scenarii pour le futur ?
DEUXIÈME TABLE RONDE : QUELS SCENARII POUR LE FUTUR ?
M. Hugues de Jouvenel , Futuribles . - Je remercie la délégation du Sénat à la prospective de son initiative. Il faudrait répandre le virus (non mortel !) de la prospective, bien qu'elle ne constitue pas une solution miracle.
Talleyrand disait : « Quand c'est urgent, c'est déjà trop tard ». On est acculé par l'urgence, on a perdu de son pouvoir d'intervention et ce sont les circonstances qui dictent la conduite. La veille et de l'anticipation permettent d'essayer de discerner les tendances émergentes et d'élaborer des scenarii. Parlant de vigilance, de discernement et de prévision, M. Zylberman citait opportunément Machiavel. Mais en quoi la prospective se distingue-t-elle des méthodes prévisionnelles classiques ? Ces dernières reposent sur l'extrapolation des tendances du passé, alors que la prospective prend en compte des facteurs de discontinuité et de rupture, comme les changements climatiques dus à l'activité humaine.
Le but est d'identifier les enjeux avant que l'incendie ne soit déclaré, pour que les politiques puissent intervenir le plus en amont possible. Quelles sont nos méthodes ? Je me suis appuyé sur la lecture critique du programme britannique Foresight sur les maladies infectieuses, grâce aux travaux de la délégation sénatoriale à la prospective. Il essaye d'identifier les facteurs qui peuvent jouer un rôle dans l'apparition de nouvelles pathologies. Les Anglais sont partis de facteurs environnementaux : le déplacement des agents pathogènes, qui réclame une analyse systémique, les variations saisonnières, le stress hydrique... On a peu entendu parler du problème de l'eau, de la biodiversité, du développement des organismes pharmaco-résistants, de l'agriculture et des pratiques agronomiques. Cette liste ne demande qu'à être complétée. Il y a aussi des facteurs socio-économiques : les migrations internationales, des personnes, des biens et des services, l'introduction d'espèces exotiques l'urbanisation, les conditions de vie... On a souvent l'impression que l'on raisonne comme si les virus venaient du Sud et les soins du Nord. Ce n'est pas si certain.
Les progrès scientifiques et techniques jouent aussi un rôle, souvent ambivalent. Quel usage en fait-on ? Le programme anglais passe ce point sous silence. Dans une démarche de prospective, on essaye d'identifier les facteurs susceptibles de jouer un rôle. Quels sont nos moyens ? Les Anglais insistent sur la détection, l'identification et la surveillance. On a beaucoup parlé des nouvelles technologies de l'information. Personnellement, je m'interroge sur la surabondance de l'information. Le vrai défi n'est-il pas celui du discernement dans cette masse d'information ? Comment sont relayées les controverses scientifiques, notamment par les medias ? Comment articuler savoir expert et savoir profane ? Comment éviter le sensationnel qui détourne le regard de l'essentiel ? C'est Alfred Sauvy qui parlait de « tabous » dans « Démocratie et refus de voir ».
Comme le souligne le rapport britannique, il ne suffit pas d'être réactif, faire preuve d'une plus grande agilité par rapport à des phénomènes qui n'ont pas été correctement anticipés. Nous devons aussi insister sur la nécessité d'une démarche plus proactive et stratégique, c'est-à-dire une attitude de veille et d'anticipation. Elle ne nous donnera pas les clés du futur, mais peut mettre les acteurs en position d'être les artisans d'un futur choisi. (Applaudissements)
Dr Didier Bompangue, chercheur du laboratoire Chrono-environnement de l'Université de Besançon, professeur associé à l'Université de Kinshasa . - L'expérience des années 1940 à 2000 montre que les maladies infectieuses émergentes proviennent aux trois quarts de la faune sauvage. La carte des zones d'expression ne laisse pas voir une grande concentration d'événements en Afrique centrale et méridionale, mais c'est une importante zone d'émergence, voire de réémergence de maladies anciennes comme la peste. Une pathologie comme la trypanosomiase, qui avait très fortement reculé entre les années 1930 et 1960, est de retour depuis une trentaine d'années. Le même constat vaut pour la peste.
La République démocratique du Congo est l'un des « trous noirs » de la surveillance sanitaire. La peste y sévit de façon endémique, sous des formes buboniques mais aussi pulmonaires. La destruction des forêts primaires, la pression démographique sont des facteurs indirects qui pourraient permettre d'anticiper l'émergence les nouvelles menaces. On surveille beaucoup mieux, mais quoi et où ? Il est par exemple difficile dans la région de distinguer les formes buboniques et pulmonaires de la peste. Hormis les études de l'OMS et de Médecins sans frontières, c'est la rumeur qui prévaut. J'ai entendu dire qu'il fallait rapprocher les savoirs experts et profanes : certes ; mais nous ne disposons pas des mêmes outils que le Nord.
Il est temps d'allumer une lanterne dans les « trous noir » : c'est le sens du projet d'unité de recherche et de formation sur l'écologie et le contrôle des maladies infectieuses de l'université de Kinshasa, qui travaillera en partenariat avec l'université de Franche-Comté où j'ai moi-même fait ma thèse. (Applaudissements)
Pr Gérard Salem, directeur du laboratoire Espace, santé et territoires à l'Université Paris-Ouest . - Depuis 2007, un seuil fatidique a été franchi : plus de la moitié de la population mondiale vit dans les villes. Or celles-ci sont des foyers possibles à la fois d'émergence et de diffusion des maladies. La densité de la population comme l'hétérogénéité intra-urbaine y sont fortes, l'espèce humaine y est la plus répandue, d'où l'intensité et la vitesse de circulation des agents pathogènes. Voilà pourquoi certaines pathologies bien connues, comme la rougeole et la tuberculose, y frappent les enfants plus jeunes, ce qui a déjà conduit à réviser les stratégies vaccinales. On dit que l'état de santé moyen est meilleur en ville qu'à la campagne, mais cela n'a aucun sens : il faut prendre en compte les disparités entre les villes et à l'intérieur de celles-ci. Comment parler de la même façon de Venise, d'une cité dogon ou de l'habitat indigne en région parisienne ? Enfin les villes sont des espaces ouverts : personnes et agents pathogènes circulent en leur sein, entre ville et campagne et d'une ville à l'autre, y compris par delà les continents. C'est pourquoi ce sont des foyers de diffusion des maladies.
Des pathologies urbaines bien connues, comme la dysenterie ou les infections respiratoires, on connaît les déterminants socio-environnementaux plutôt que médicaux ; on sait les traiter. On peut aussi parler de « nouvelles vieilles maladies », dont les vecteurs s'adaptent au milieu urbain, comme le paludisme - on connaît à présent des anophèles à l'aise dans les eaux sales - ou encore la dengue et le chikungunya. Enfin, il existe de nouvelles pathologies urbaines, transmissibles ou non, comme les maladies chroniques et dégénératives, l'hypertension, le diabète, les cancers. Contrairement à ce que l'on entend dire, les maladies infectieuses et parasitaires ne sont pas en train de laisser place aux maladies chroniques et dégénératives : elles se cumulent, notamment dans les quartiers pauvres ; il faut raisonner en termes de comorbidité et de coévolution.
Le défi intellectuel et opérationnel qui nous est lancé consiste à penser le lien entre émergence et processus d'urbanisation. C'est une certaine façon d'aménager et de gérer la ville qui est en cause. Les dynamiques sanitaire et territoriale sont liées : les maladies sont le reflet de l'agencement des villes, mais l'état de santé de la population a aussi des conséquences territoriales et sociales. (Applaudissements)
M. Philippe Chemineau, délégué à l'expertise scientifique collective, à la prospective scientifique et aux études de l'Institut national de la recherche agronomique (Inra) . - En 2005, l'Inra a lancé une réflexion prospective sur la santé des animaux - mais aussi des plantes -, les maladies émergentes et l'épidémiologie, au moyen d'une analyse documentaire, d'une série d'auditions et d'un atelier de prospective. Il s'agissait d'abord d'identifier les composantes susceptibles d'influer sur l'occurrence des maladies animales en 2020 : gravité des maladies émergentes et épidémies - selon la plus ou moins grande virulence des éléments pathogènes, le franchissement ou non de la barrière d'espèce, etc.-, capacités cognitives face à ces pathologies, niveau de gouvernance mondiale, articulation des rôles au niveau national.
Ainsi se sont dégagés quatre scénarios. Dans le premier, grâce aux avancées scientifiques et institutionnelles aux niveaux national et international, la situation est maîtrisée, y compris lorsque apparaissent des pathogènes nouveaux et dangereux ; la France contribue pleinement à ce progrès dans le cadre européen. Dans le deuxième, il existe des risques élevés de maladies à fort impact, la recherche est impuissante, les nations sont incapables de coopérer. Dans le troisième, c'est le « chacun pour soi » : les États étant incapables de coopérer pour faire de la prévention, les seules réponses sont curatives et ne bénéficient qu'à certains pays ou à certains zones, ce qui crée de fortes tensions. Enfin, dans le quatrième scénario, la communauté internationale trouve des réponses scientifiques et des régulations efficaces, mais la France reste à la traîne, faute d'articulation entre capacités de recherche et bases de données sur les risques.
Ces conclusions établies, nous avons voulu en cerner les enjeux pour l'Inra, et voir quel pouvait être le rôle de l'Institut. On ne peut agir efficacement sans vision globale des risques, ce qui implique de résoudre certaines contradictions institutionnelles. Il convient d'abord de renforcer les interactions avec les acteurs de la santé animale par le biais de partenariats de recherche, mais aussi en tissant des liens tant avec les institutions régaliennes comme l'Anses qu'avec les professionnels - d'où la création d'un Institut Carnot sur la santé animale. Ensuite, pour poser et résoudre les bonnes questions de recherche, il faut avoir accès aux bases de données et aux banques d'échantillons, s'approprier les nouvelles connaissances et méthodologies, améliorer les conditions financières et expérimentales de la recherche, associer les institutions au niveau français, européen et mondial pour construire conjointement des questions scientifiques. C'est ce que nous tentons de faire depuis 2005. (Applaudissements)
M. Thierry Pineau, chef du département Santé animale de l'Inra . - D'ici 2050, pour satisfaire les besoins de 9 milliards d'êtres humains, il faudra augmenter de 200 millions de tonnes chaque année la production de denrées d'origine animale, celle de denrées d'origine végétale d'un milliard de tonnes. En quarante ans, la consommation moyenne par habitant de viande en Chine est passée de 4 à 54 kg, contre 89 kg en Europe et 124 kg aux États-Unis. L'augmentation du cheptel, 20 milliards aujourd'hui, s'accompagne de phénomènes préoccupants pour la santé animale et humaine : usage massif d'anti-infectieux, promiscuité des bêtes, sélection des races sur des critères de productivité, qui font préférer des races peu résistantes aux agents pathogènes. L'Organisation mondiale de la santé animale (OIE), l'Organisation des Nations unies pour l'alimentation et l'agriculture (FAO) et l'OMS ont depuis longtemps reconnu la composante vétérinaire de la santé publique.
Parmi les facteurs de risque, on doit souligner l'intrusion de l'élevage dans les espaces sauvages et leurs marges, l'impact du changement climatique sur la répartition des vecteurs, l'intensification des déplacements d'hommes, d'animaux et de denrées, et l'affaiblissement de la maîtrise sanitaire dans certains pays défavorisés, qui constituent des maillons faibles du système mondial de surveillance.
Des risques sanitaires apparaissent ainsi à l'interface des écosystèmes animaux et humains. Le défi écologique tient à l'aptitude des pathogènes à évoluer très rapidement et au fait que les activités humaines leur ouvrent de nouvelles niches écologiques. Le conflit est déclaré entre notre intelligence collective et leurs gènes ! Le ministère des affaires étrangères a défini en 2011 la position de la France sur ce sujet, articulée autour du concept « One Health ». Nos méthodes de recherche ont profondément évolué : nous travaillons désormais en étroite collaboration avec des laboratoires spécialisés dans la santé humaine - biologie, médicament, agronomie... -, nous avons fédéré tous les acteurs de la santé animale dans un Réseau français pour la santé animale et renforcé nos partenariats avec le secteur privé via un Institut Carnot.
Il nous faut anticiper les besoins de recherche à faire dans l'urgence, créer une culture de la réactivité, ce qui suppose de fixer des priorités, aligner notre stratégie sur celle des agences coordinatrices, et travailler à l'échelle pertinente : c'est ainsi que le Centre de coopération internationale en recherche agronomique pour le développement (Cirad) a créé le réseau CaribVET aux Caraïbes et participe à d'autres réseaux d'observation. Un plan d'entomo-surveillance a aussi été mis en place au niveau national. Enfin, nous nous sommes dotés d'infrastructures bioconfinées critiques pour mener des recherches en urgence.
Dans les dix prochaines années, la recherche va devenir de plus en plus transdisciplinaire. Les retombées opérationnelles sont essentielles. Deux champs doivent être couverts : celui des maladies de production, qui font peser un risque économique et alimentaire, et celui des maladies zoonotiques, qui présentent un risque pour la santé publique. Nous devons approfondir nos connaissances sur la robustesse génétique, les systèmes d'élevage, l'alimentation du bétail, la vaccination, la réduction des anti-infectieux, les outils de gestion de crise. Nous devons savoir mobiliser les chercheurs, leur faire abandonner des recherches en cours pour répondre à l'urgence, gérer le temps court et le temps long. Nous pouvons nous appuyer sur l'expérience acquise - encéphalites spongiformes transmissibles, SRAS, chikungunya, influenzas H5N1 et H1N1, la fièvre catarrhale ovine, virus Schmallenberg. Le temps court et le temps long, disais-je : nos équipes ont mis plus de dix ans à comprendre le franchissement de la barrière d'espèce d'un prion !
Pour renforcer encore la réactivité face aux crises, il est indispensable de mieux coordonner les systèmes d'urgence en Europe, de définir des procédures nationales standardisées et de créer un fonds d'intervention d'urgence ; même s'il ne s'agit que de quelques centaines de milliers d'euros, il est très difficile de puiser dans nos fonds propres. (Applaudissements)
Mme Anne-Marie Vanelle, inspectrice générale de la santé publique vétérinaire au Conseil général de l'alimentation, de l'agriculture et des espaces ruraux . - On sait depuis l'arche de Noé que la santé des hommes est liée à celle des animaux - nous vivrons ensemble ou périrons ensemble - mais il a fallu attendre 2004 pour que cette interdépendance soit pleinement reconnue au niveau international. Environ 70 % des maladies humaines émergentes proviennent du contact avec des animaux ou des denrées d'origine animale, dans un contexte de changement environnemental : d'où la nécessité d'efforts coordonnés des spécialistes de la santé humaine, de la santé animale et de l'environnement. Pasteur en avait eu l'intuition : c'est ce qui lui fit découvrir de grands agents zoonotiques et le principe de la vaccination. Après l'épidémie de grippe aviaire H5N1 en 2003, les Anglo-saxons ont mis au goût du jour le concept « Un monde, une santé » : définition par la Wildlife Conservation Society en 2004, élaboration par l'OIE, l'OMS, la FAO, l'Unicef, la Banque mondiale et l' UN System Influenza Coordination du cadre stratégique Contributing to One World, One Health en 2008, reconnaissance du concept par la Commission européenne en 2009, position française en 2011, forum de l'OCDE à Davos en 2012.
Face à cette menace pour la santé publique, pour la suffisance alimentaire - 20 à 30 % de la production de l'élevage disparaît chaque année du fait de maladies animales -, pour l'environnement et la cohésion sociale, un cadre stratégique international a été défini ; la France doit participer aux processus engagés par l'OMS, l'OIE et la FAO, renforcer ses structures officielles de santé publique humaine et vétérinaire suivant les recommandations de l'OMS et de l'OIE, soutenir les actions entreprises dans les pays émergents et s'inscrire dans les réseaux internationaux d'échanges de données.
Un plan prospectif national devrait aussi être mis en place : il faut institutionnaliser les échanges entre les autorités sanitaires responsables des secteurs humain, animal et environnemental ; renforcer les réseaux de surveillance et d'alerte ; établir des plans de lutte intersectoriels ; se doter d'outils de gestion de crise performants ; développer les partenariats public-privé ; disposer de laboratoires de référence immédiatement mobilisables, y compris pour les maladies réémergentes ; maintenir les capacités analytiques de diagnostic sur les zoonoses courantes grâce au maillage territorial des laboratoires ; croiser certaines formations de médecine humaine et vétérinaire, d'épidémiologie, de gestion des écosystèmes et de la biodiversité ; promouvoir enfin la recherche interdisciplinaire. (Applaudissements)
M. Gilles Salvat, directeur du laboratoire de Ploufragan-Plouzané de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) . - Pour qui cherche à élaborer des scénarios d'avenir, l'expérience de l'épidémie liée aux escherichia coli O104:H4 en 2011 est instructive. Entre l'animal et l'homme, il y a le végétal. En l'occurrence, comment se fait-il que des végétaux aient été contaminés ? Les agents ont pu survivre dans les matières fécales pendant plusieurs mois dans des conditions favorables ; des fertilisants organiques contaminés peuvent être en cause, ainsi que des déjections de ruminants en plein champ, les eaux d'irrigation ou l'épandage. De 2004 à 2010, il y avait eu quelques rares cas en Europe, causés cependant par des souches différentes non résistantes aux antibiotiques. Les cas liés aux graines germées sont autrement préoccupants : on en a recensé plus de 4 000 dont 50 mortels, et les hôpitaux du Nord de l'Allemagne ont été saturés ; une souche EPEC résistante aux antibiotiques avait émergé.
Quelles hypothèses peut-on faire ? La contamination des graines de fenugrec lors de leur production en Égypte est-elle due à des fertilisants organiques, à des porteurs sains, à des eaux d'irrigation contaminées ? Comment expliquer la survie d'agents pathogènes sur les graines sèches au cours des deux années séparant leur production de leur utilisation en germination ? On ne sait. En revanche, il est probable que la reprise de la croissance lors de la germination est due à une température et une hygrométrie favorables et à la libération de nutriments essentiels à la revivification de la bactérie. Chez l'homme, la maladie est sans doute liée à la consommation du produit cru ; des contaminations croisées sont possibles, ainsi que des contaminations secondaires d'homme à homme.
On perçoit ainsi, plus généralement, le rôle que jouent les allers-retours entre l'homme et l'animal de souches bactériennes - Escherichia coli , salmonelles... - ou virales - grippe dite porcine... Des vecteurs ou des animaux contaminés sont introduits en Europe : la zone de Maastricht et Rotterdam, plaque-tournante du commerce européen, nous préoccupe particulièrement. Pour le moment sont apparues des pathologies non zoonotiques comme la FCO ou le virus de Schmallenberg, mais on ne peut exclure l'émergence de maladies zoonotiques. On peut aussi incriminer la consommation de nouveaux produits alimentaires et les nouvelles relations entre l'homme et l'animal : je pense à certains animaux de compagnie comme les reptiles et les petits mammifères sauvages, ou encore à la promiscuité entre l'homme et les animaux de rente dans les pays en développement.
Pour mieux détecter les nouvelles maladies, il faut développer les réseaux d'épidémiosurveillance mutualisés et les techniques « omiques » : puces panvirales, séquençage haut débit et plate-forme identity path pour les émergences connues, analyses métagénomiques pour les émergences vraies. Il est indispensable de poursuivre les recherches sur le franchissement de la barrière d'espèce - un labex devrait être créé -, sur les nouveaux pathogènes, sur les insectes et la faune sauvage, cette dernière constituant à la fois un facteur d'émergence et d'endémisation des maladies. Enfin, nous avons besoin de financements rapidement mobilisables. (Applaudissements)
Pr Jean-Paul Moatti, directeur de l'Institut de santé publique . - Lorsque j'ai pris la direction de l'Institut de la santé publique il y a un an, on m'a chargé de renforcer l'interdisciplinarité entre la recherche en santé publique et les autres domaines de la recherche biomédicale, et entre médecine et sciences économiques et sociales.
Les responsables politiques nous demandent souvent comment mieux communiquer avec la population ou, pire, comment améliorer l'acceptabilité de telle ou telle politique de prévention. Mais la question est mal posée. Lors de la crise H1N1, une enquête a montré qu'un tiers de la population raisonne comme les experts en santé publique, en termes de coût et de bénéfice - ce qui ne signifie pas que toutes ces personnes se plient aux recommandations des autorités sanitaires. Un autre tiers est volatil et bascule dans un sens ou dans l'autre en fonction des événements. Le dernier tiers rejette a priori toute prescription sanitaire par défiance envers les élites et les institutions : il s'agit le plus souvent de personnes issues des catégories populaires.
Il convient de distinguer entre le risque, que l'on sait mesurer selon une distribution de probabilités établie sur la base d'observations, et l'incertitude, qui est subjective. Si l'on oublie cette distinction, établie depuis les années 1930, on obtient des résultats indésirables avec les meilleures intentions du monde ; il faut s'en souvenir lorsqu'on applique le principe de précaution...
Pour reprendre une notion chère à Joseph Stiglitz, je dirai que la recherche-développement, en particulier sur les maladies infectieuses, ainsi que la surveillance épidémiologique constituent des biens publics globaux, qui nécessitent une régulation internationale.
Il me reste à formuler trois recommandations pratiques. Tout d'abord, il n'y a pas assez d'experts en santé publique ou en sciences humaines et sociales au sein des comités compétents. Une fois n'est pas coutume, l'OMS a eu le courage de mener une réflexion autocritique après l'épidémie H1N1, mais il n'y avait dans le comité presque aucun spécialiste de ces sciences ! Ensuite, il faudrait créer un système permanent d'observation des réactions de la population, comme il en existe dans les pays anglo-saxons, ce qui éviterait de multiplier les sondages et de bricoler en temps de crise. Enfin, il est indispensable de constituer un fonds de réserve pour mobiliser rapidement des financements en cas de crise : lors de celle du H1N1, alors que l'épidémie était attendue pour septembre et que nous avions besoin de crédits de toute urgence, les financeurs nous proposaient de répondre à des appels d'offres... expirant en juin de l'année suivante ! (Applaudissements)
TROISIÈME TABLE RONDE : QUELLES DÉCISIONS POLITIQUES POUR L'AVENIR ?
Mme Marie-Christine Blandin , présidente de la commission de la culture, de l'éducation et de la communication du Sénat . - C'est un bon signe que nous soyons passés de l'Office parlementaire, qui est à côté du Parlement, à une Délégation à la prospective, qui est en son sein ...
Quelques mots sur les rapports que j'ai signés avec Jean-Pierre Door, notamment sur la grippe H1N1. Sur la qualité de l'information d'abord. On parlait de grippe parties dans le 16 e arrondissement de Paris pour que les enfants l'attrapent avant que la méchante n'arrive : c'était faux. Sur la versatilité de l'opinion publique -et des parlementaires !- je vous renvoie aux Journaux officiels de l'époque : on a d'abord interpellé le gouvernement sur le danger du manque de vaccins, puis, l'opinion ayant changé, sur des mesures disproportionnées... Les réseaux sociaux ont été oubliés ; en Grande-Bretagne, un dispositif de questions-réponses en temps réel permettait de tuer dans l'oeuf les fausses informations.
Ensuite, nous avons fait des choix industriels curieux, avec des vaccins tout préparés où souche et adjuvant étaient déjà mélangés, qu'il a fallu jeter, alors qu'aux États-Unis, ils ont pu être utilisés l'année suivante.
La Grande-Bretagne avait fait le choix de ne pas passer par les généralistes mais par un call center ; mais comme le modèle épidémiologique reposait sur le nombre de consultations, on a eu la fausse impression que les contaminations diminuaient.
En Guyane, où je me suis rendue, les vaccinations se faisaient aux mêmes horaires qu'en métropole, exclusivement en français, langue que beaucoup ne maitrisent pas ; les vaccins sont arrivés, en pirogue, trois semaines avant les conseils de prévention... Il n'y avait dès lors personne pour se faire vacciner dans les dispensaires !
Nous avons pu, avec M. Door, pénétrer le secret-défense... L'armée avait notamment choisi un hôpital qui présentait l'avantage d'être en face d'un terre-plein prêt à accueillir des chars pour repousser la population ! Le général qui nous a reçus avait tout prévu : on ferme écoles et universités, on réquisitionne médecins et infirmiers. Ces derniers ont des enfants ? Qu'à cela ne tienne, ils seront gardés par les étudiants ainsi libérés ! La plaque tournante de l'information ? Aux maires de l'assurer !
J'en viens à nos préconisations. Contrairement aux États-Unis, il n'y a pas en France de veille en santé environnementale ; nous manquons d'un institut ou d'une synergie d'instituts en la matière.
En matière d'information, télévision et radio publique devraient avoir un devoir de suivi. L'annonce du clonage d'un être humain par la secte des Raëliens n'a jamais été démentie...
On ne fera rien avec une société privée de culture scientifique. Or le ministère de la recherche a supprimé sa ligne budgétaire, pour tout affecter à deux musées parisiens.
Sur l'expertise et la gestion des risques, je plaide pour une haute autorité qui vérifierait les liens d'intérêt à l'extérieur des organismes, afin de rétablir la confiance et d'éliminer quelques canards boiteux.
Je plaide pour l'expertise d'usage. Les enfants doivent se laver les mains, dit-on. Mais nombre d'écoles ont démonté les robinets, et le papier pour s'essuyer les mains vient immédiatement boucher les toilettes ! Il faut associer tous les professionnels à la réflexion.
Je plaide pour le retour d'expérience. Pour éradiquer la légionelle dans les tours de refroidissement de l'usine Noroxo, on a utilisé un kärcher à eau chaude javellisée, qui a immédiatement entraîné une deuxième bouffée de légionelles, plus mortelle que la précédente !
Oui à plus de recherche, à un dispositif de guichet mobilisable immédiatement en cas de crise. Mais il faut aussi revisiter le financement actuel de la recherche, essentiellement tourné, avec le crédit d'impôt recherche et l'ANR, vers le brevetable.
Oui à plus de transdisciplinarité, notamment entre médecine humaine et vétérinaire. L'Institut de recherche pour le développement (IRD) est exemplaire.
Nous devons avoir une conscience planétaire, car nous n'avons qu'un seul vaisseau. La recherche sur les émergentes dans les pays du Sud n'est pas un luxe, elle est solidaire mais aussi pragmatique, car tout nous revient.
Le politique fait des choix économiques, oriente l'argent. L'hyper-hygiénisme, qui tue le botulisme, favorise la listéria. La climatisation crée des niches pour la légionelle. L'absence de convention franco-brésilienne encourage la migrance sauvage des orpailleurs en Guyane ; l'usage du mercure ayant contaminé l'eau et le poisson, les Amérindiens se replient sur la viande de brousse. Quant aux orpailleurs sauvages, à consommer des médicaments forts et frelatés, ils deviennent des fabricants de paludisme résistant !
Il faut respecter la connaissance qu'ont les peuples des variétés botaniques et de leur usage thérapeutique. La convention de Nagoya doit être intégrée dans notre droit pour préserver les savoirs locaux avant que les firmes ne les brevètent ou ne les détruisent.
Il faut associer la population. Allez sur OpenStreetMap , qui a seul été capable d'indiquer quelles routes étaient coupées à Haïti et où trouver de l'eau potable, aidant considérablement le travail des ONG. Avec tant d'habitants sur terre, l'action publique seule ne suffit pas : des outils de fourniture de données citoyens et la mise en réseaux sont indispensables.
Il y aurait conflit entre nos méninges et leurs gènes, dites-vous ? Nous avons une histoire commune avec tous les virus, toutes les bactéries. Il faut apprendre à esquiver, à surfer sur la vague. La biodiversité apporte des cochonneries, mais aussi des remèdes.
Les généticiens créeraient de nouvelles races pour nourrir le monde en protéine ? Mais combien de races anciennes ont été tuées par l'agriculture productiviste pour nous fournir des steaks de 200 grammes ! Mettons la sobriété à l'ordre du jour.
Souvent, les scientifiques n'ont retenu de la Charte de l'environnement que le principe de précaution qui les empêcherait, disent-ils, de faire de la recherche. C'est faux. Relisez sa première phrase : « L'avenir et l'existence même de l'humanité sont indissociables de son milieu naturel ». Voilà la clé pour obtenir des crédits pour la transdisciplinarité ! (Applaudissements)
Pr. Patrice Debré, ancien ambassadeur chargé de la lutte contre le sida et les maladies transmissibles, Hôpital La Pitié-Salpêtrière . - Première proposition : développer une science de l'émergence. Nous parlons en réalité de deux choses : le phénomène de transmission et le passage de l'infection à la maladie. Comment passe-t-on du VIH au sida ? Les cellules qui meurent ne sont pas infectées... L'énigme demeure. Il existe néanmoins deux preuves expérimentales : la première est celle dite de la poule de Colin. Ce dernier prétendait que le charbon n'était pas transmissible aux poules. Pasteur lui présenta deux poules auxquelles avait été inoculé du charbon : l'une vivante en effet, l'autre morte : elle avait été plongée dans l'eau froide pour abaisser sa température corporelle, ce qui avait suffi pour passer de l'infection à la maladie.
Le deuxième phénomène d'émergence est dû à Hitler, qui demanda en 1942 à ses scientifiques comment obtenir des races pures, résistantes aux infections. Les études faites alors sur des cobayes non-humains démontrèrent que cela est possible en cinq générations. Il a fallu vingt ans pour découvrir ensuite le système HLA et tous les systèmes génétiques de résistance aux infections.
On a beaucoup parlé de multidisciplinarité, j'insiste sur la nécessité d'une approche syndromique, qui permettrait d'identifier de nouvelles méthodes de prévision, de détection et de traitement.
Deuxième proposition : rapprocher recherche et veille, les faire travailler ensemble, développer des plateformes dans les zones à risque. J'attache beaucoup d'importance aux recherches effectuées par le Sud, avec le Sud, là où sont les bombes atomiques microbiennes. Il faut agir en réseau avec tous les acteurs sur place.
Troisième proposition : soutenir la production des armes, à commencer par les vaccins. La recherche vaccinale en France est insuffisamment développée. Il faut un effort de tous les décideurs, des partenariats entre public et privé, car l'industrie du vaccin est peu rentable. Il faut également développer la bioinformatique.
Quatrième proposition : favoriser une diplomatie pour la santé, et non faire de la santé un outil diplomatique ! Les ministères concernés doivent comprendre les enjeux. Dans la lutte contre les pandémies de paludisme, de tuberculose et de sida, la France est le premier donateur au niveau européen, le second au niveau mondial. C'est bien, mais les ministères eux-mêmes ne donnent pas d'argent pour la recherche, encore moins pour la veille. Il n'y a pas de langage commun qui accompagne l'émergence d'une épidémie. Il faut faire entendre la voix de la France.
Cinquième proposition : plus que de l'information et de la communication, il faut une politique de formation. Les gens ne savent pas ce qu'est un microbe, surtout dans le Sud !
J'en ajouterai une sixième : développer ces rencontres qui associent décideurs et scientifiques, créer des think tanks chargés de réfléchir à ces questions pour faire avancer la lutte contre les maladies émergentes. (Applaudissements)
Dr Pascale Briand , directrice générale de l'ANR . - En moins de quinze ans, nous avons connu des évolutions majeures qui nous rendent davantage capables de répondre au défi de la maîtrise des maladies émergentes. Médecine et science ne sont pas politiquement correctes, disait le Professeur Raoult. La mise en place de l'Agence sanitaire pour l'évaluation scientifique des risques et de directions en charge de la gestion des risques au sein des ministères de la santé et de l'agriculture, qui se parlent, est une bonne chose.
L'évolution des organismes de recherche favorise le décloisonnement, la mise en place de réseaux, à l'instar du réseau français de santé animale, les plateformes d'épidémio-surveillance, les instruments de partenariat comme l'Institut Carnot ; c'est une bonne base pour aller plus loin.
L'ANR, instrument au service de la communauté scientifique, a mission de financer la recherche sur projets. Elle octroie des moyens aux équipes jugées les meilleures et mobilise la communauté scientifique sur des enjeux de société par un processus de programmation, sur la base d'une large concertation, qui s'inscrit dans la stratégie nationale de recherche et d'innovation. Après sept ans d'existence, nous disposons déjà d'informations qui permettent d'interroger la pertinence de la mobilisation des moyens et l'intérêt d'une programmation spécifique axée sur l'émergence.
Le secteur des maladies infectieuses émergentes a été assez largement irrigué : environ 200 millions d'euros entre 2004 et 2007, pour plusieurs projets importants. S'y ajoutent les projets de recherche en sciences humaines et sociales et d'autres permettant d'aborder la gestion des risques, l'organisation, la prise en compte des comportements, l'identification des points faibles. La logique de financement sur projets favorise les interfaces et une mobilisation pluridisciplinaire, en intégrant dès l'amont les sciences humaines et sociales. Je citerai le programme « Société innovante » ou les programmes qui couvrent l'analyse de risques globaux.
En biologie, 90 % des financements attribués concernent les pathogènes humains, moins de 25 % les pathogènes à dimension zoonotique. Or 75 % des crises sanitaires sont issues des zoonoses. On peut donc s'interroger sur la répartition des moyens...
Les programmes partenariaux sont moins nombreux dans le domaine de la santé que dans d'autres. Cela ne tient pas qu'à l'organisation particulière de l'industrie pharmaceutique. Les projets de recherche vaccinale sont encore peu nombreux.
La recherche sur projets facilite les projets à l'international, au niveau européen, mais aussi de façon bilatérale, avec les pays, de plus en plus nombreux, qui disposent d'une agence de financement sur projets. Une fois la programmation et les moyens définis, chaque agence peut mobiliser rapidement un consortium d'équipes. Pour les partenariats avec les pays du Sud, il y a l'ARD, mais il faut trouver des instruments plus adaptés.
Enfin, dans la réflexion sur la programmation 2014-2017, la définition d'un programme sur l'émergence au sens large, incluant les sciences humaines et sociales et faisant une part aux partenariats publics privés, me semble intéressante. (Applaudissements)
Mme Thanh Le Luong, directrice générale de l'Institut national de prévention et d'éducation pour la santé (INPES). - Face à « l'infodémie », quelles sont les pistes prospectives pour améliorer l'information de la population ? Plus de 60 % des Français recherchent une information en matière de santé sur Internet : les médias sociaux jouent un rôle majeur en cas de crise sanitaire. Avec le développement de l'accès à Internet, notamment via les smartphones , nous disposons d'outils pour interagir et communiquer avec la population en situation de crise sanitaire, de façon immédiate et pour un coût relativement faible.
Les crises sanitaires sont souvent amplifiées par l'écho médiatique, qu'il s'agisse des médias traditionnels ou sociaux. Les nouveaux médias permettent de suivre en temps réel l'actualité des réseaux sociaux, et de réduire les délais pour joindre les personnes. On a cité OpenStreetMap ; un tel dispositif pourrait être efficace pour mettre en relation les professionnels, les structures de soins, les associations de malades. La géolocalisation permet de diffuser des informations de proximité adaptées à la situation. Au Japon, ces moyens sont utilisés lors des tremblements de terre ou des tsunamis, notamment pour informer les malades chroniques. Le NHS britannique a prévu de s'appuyer sur de tels outils lors des Jeux olympiques de Londres. Il faudra suivre de près l'évaluation de ce dispositif.
L'utilisation des médias sociaux en cas de crise doit obéir à quelques principes essentiels. Premier principe : ils sont complémentaires des autres outils de gestion de crise, et majeurs pour analyser l'état de l'opinion publique et adapter le message. La prévention, l'anticipation, la nature de la réponse reposent sur la pédagogie. Il faut partager, diffuser l'information en temps réel, faire des recommandations, répondre rapidement aux questions ou aux commentaires négatifs.
Deuxième principe : l'utilisation des médias sociaux ne s'improvise pas. Il faut organiser au préalable la veille médiatique de l'opinion, créer autour de leaders d'opinion des réseaux qui reposent sur la confiance, susciter des habitudes. Il faut roder le système à froid pour que les internautes s'y habituent. Une telle stratégie nécessite de mettre en place une veille scientifique sur les pratiques internationales et d'optimiser la veille dès l'apparition de signaux faibles, pour pouvoir agir sans attendre.
Troisième principe : un travail préalable à froid pour définir les cibles, préétablir les messages à diffuser et adapter les outils en fonction.
Quatrième principe : préparer une culture de responsabilisation et de solidarité, en impliquant la population et les maillons essentiels que sont les professionnels,.
Cinquième principe : démultiplier les réseaux de solidarité par la mobilisation sociale, à l'instar d' OpenStreetMap ou de Twitter , ce qui suppose un pilotage collaboratif et concerté. Cette culture de gouvernance reste à acquérir...
Sixième principe : un seul émetteur, des messages simples et compréhensibles, dont le ton n'est ni alarmiste ni culpabilisant - ni l'inverse. Le dispositif doit être flexible et réactif : une cavalerie légère. Enfin, il faut cibler les populations qui ont le moins accès aux nouvelles technologies d'information, handicapés, illettrés ou migrants.
En bref : maillage local des réseaux de professionnels et relais légitimes de proximité auprès de la population. (Applaudissements)
M. Michel Setbon, sociologue de la santé publique, directeur de recherche au CNRS, EHESP. - Comment construire la réponse à une maladie infectieuse émergente ? Toute MIE peut donner lieu à un problème de santé publique mais, c'est une banalité de le dire, sa diffusion et ses conséquences dépendent en grande partie de la pertinence de la réponse. Celle-ci se conçoit comme une action organisée capable de réduire l'impact sanitaire du phénomène « naturel ». Elle implique d'adapter les comportements de la population aux conditions de diffusion de l'agent. Pour être décidée et mise en oeuvre, elle nécessite que soient réunies des connaissances sur les caractéristiques de l'agent causal, la dynamique épidémiologique de la transmission, la réaction du public. C'est l'objet des sciences sociales et des comportements que d'aider à découvrir comment la population exposée perçoit la nouvelle menace et à identifier la distribution des comportements, à risque et protecteurs, en fonction des différents groupes sociaux.
On distingue deux modèles de réponse. Le modèle historique, utilisé pour le VIH, les hépatites B et C ou le chikungunya, est rétrospectif, épidémiologique, la réponse est construite progressivement à l'aide des données collectées. Le modèle récent, utilisé pour la grippe aviaire H5N1 ou pour la grippe A/H1N1, est anticipatoire : on conçoit et on prépare la réponse avant la survenue. Leur faiblesse commune est une vision top-down , de haut en bas, qui ignore et néglige la réaction du public, tant au risque infectieux qu'à la réponse elle-même. Or l'individu juge l'un et l'autre à travers la perception qu'il a du risque, bien distincte de l'évaluation des experts.
Les réactions du public, voilà l'enjeu central. Quel que soit le modèle, la capacité de la réponse à réduire le risque épidémique dépendra dans une large mesure des comportements adoptés par la population exposée. Les résistances aux changements de comportements peuvent être prédits à l'aide de méthodes robustes. L'objectif est de connaître la distribution de leurs déterminants afin d'adapter les programmes. Le problème vient du caractère dynamique du processus : la perception du risque et les comportements de la population varient et évoluent dans le temps.
L'anticipation ne produira les résultats espérés que si l'on tient compte de la perception du risque et des comportements de la population comme de leur évolution. Ce qui exige d'intégrer la dimension psycho-socio-comportementale tout au long d'un processus de réévaluation du risque, pour aboutir à un modèle de réponse dynamique, interactif et flexible. C'est ainsi que l'on pourra adapter les messages et les programmes en fonction de l'identification des groupes les plus vulnérables, qui sont les moins inquiets. La communication sur le risque ne peut être la simple continuité d'une réponse planifiée antérieurement, mais doit résulter d'une connaissance en temps réel, car les effets de la réponse sont toujours le produit des interactions entre le risque objectif et les réactions subjectives de la population exposée. (Applaudissements)
M. Alain Epelboin, directeur de recherche au CNRS . - Quelle que soit la maladie, ou l'épidémie, il y a coexistence de modèles explicatifs de la contamination, de la maladie, de la causalité du malheur, coexistence de modèles biomédicaux, avec des résurgences de vieilles théories ou pratiques médicales, coexistence de modèles parascientifiques ou alternatifs, religieux - voir l'importance d'usages sociaux comme l'abattage des cochons en Égypte- culturels, régionaux, ethniques. D'autant que les scientifiques ont perdu le monopole du savoir, et les associations de malades sont parfois plus informées que les médecins...
Quelle que soit la maladie ou l'épidémie, il y aura toujours des dysfonctionnements, des incuries. Il faut les intégrer dès le départ.
Quelle que soit la maladie ou l'épidémie, l'expérience montre la part des usages sociaux, politiques, économiques, psychologiques, religieux, licites ou illicites, dits ou non dits, conscients ou inconscients. Il y aura toujours des personnes qui nient le modèle scientifique ou épidémiologique. On voit l'importance des déterminants, des comportements individuels et sociaux. La recherche d'un bouc émissaire est un comportement vieux comme le monde : on s'en prend au gouvernement, on assassine quatre enseignants au Congo accusés d'être responsables de l'épidémie. Lors du SRAS, on a fait grand cas d'un oiseau mort dans un étang dans la Dombes... L'anticipation de la mortalité suppose de rechercher un compromis entre un processus sécurisé et des rituels mortuaires qui permettent le travail de deuil.
Je plaide, moi aussi, pour la pluridisciplinarité, la capacité à changer d'échelle, du micro au macro et inversement, à allier quantitatif et qualitatif sans faire la part trop belle aux statistiques. On est toujours dans une opposition dyadique entre approche compréhensive et approche coercitive : il faut penser les deux en même temps.
Une situation d'urgence renforce les pouvoirs en place. Il ne faut pas pour autant oublier que l'on a affaire à des personnes. C'est la qualité du traitement des personnes qui induit l'adhésion de l'ensemble de la population au modèle proposé. Enfin, il faut aussi se méfier d'un culturalisme qui peut conduire à prendre comme bouc émissaire le migrant, sale et pouilleux, responsable de la diffusion de la maladie... (Applaudissements)
M. Alain Mérieux, président de la Fondation Mérieux . - Je compte beaucoup d'heures de vol dans le domaine de la biologie, ayant été utilisé par mon père comme cobaye pour tous les vaccins de phase 1 et 2 développés par l'Institut. ( Sourires )
Les maladies infectieuses ne connaissent pas les frontières ! L'identification d'un agent pathogène, indispensable pour développer un vaccin, ne peut se faire qu'à l'échelon mondial. Mais la biologie n'est pas la chimie, il faut accepter les parcelles d'incertitude... On ne peut pas tout contrôler à 100 %.
Toute approche sur les maladies infectieuses doit être systémique, intégrer médecine humaine et médecine animale : 70 % des infections sont d'origine animale.
Il est d'importance stratégique pour un pays d'avoir une industrie nationale biologique dans le domaine du vaccin et du diagnostic, et de la renforcer en permanence. La création du pôle de compétitivité de Lyon-Grenoble est bien venue, tout comme la création de l'Institut de recherche technologique (IRT) sur les maladies infectieuses. Cette approche associant recherche publique et recherche privée, grands groupes et PME, est très positive.
Ne négligeons pas l'impact politique de ce sujet. J'ai coprésidé avec le ministre de la santé chinois le comité franco-chinois sur les maladies infectieuses ; nous avons créé un laboratoire P4 à Huan en Chine. On n'imagine pas l'hostilité que ce projet a soulevée en France : on imaginait une fabrique de virus qui allaient être déversés sur l'Occident... La coopération est fondamentale, mais il ne faut pas négliger l'impact, en politique internationale, de la connaissance des agents pathogènes.
La « crisette » de la grippe H1N1 montre que l'on ne peut pas écarter les médecins, les pharmaciens d'officine. Il faut revenir au bon sens. Pour ma part, j'ai reçu fin février un bon pour aller me faire vacciner dans un gymnase à l'autre bout de la ville ! En cas de crise, il faut confier la cellule de communication à ceux qui savent, c'est-à-dire aux médecins et aux scientifiques.
Enfin, le principe de précaution ne nous aide pas beaucoup. Avec les nouvelles réglementations nord-américaines, développer un vaccin va devenir excessivement long et coûteux, et sera réservé à quelques pays. La Chine et l'Inde sont déjà à l'offensive, la prévention est une priorité nationale dans ces deux pays. Nous voyons déjà des changements importants dans les équilibres mondiaux. (Applaudissements)
Pr Didier Raoult, président de l'unité des rickettsies de Montpellier . - Les personnels de soins et les chercheurs l'emportent sans peine sur les journalistes et les politiques dans le coeur des Français. Quand les politiques prennent en otage un sujet de santé publique, c'est la catastrophe : mieux vaut nous laisser les gérer, nous inspirons davantage confiance !
L'âge du scientisme triomphant est révolu : les scientifiques qui se croyaient tout-puissants sont désormais perçus comme arrogants. La réalité est que, pas plus que Nostradamus, nous ne savons comment iront les choses en 2020 ou en 2050. La vie est pleine de surprises. Prétendre dire l'avenir mine la crédibilité des scientifiques.
Les infections sont à l'origine de 30 % des décès dans le monde. Sida, tuberculose et paludisme sont les trois grandes. On nous promet des vaccins, qui ne viennent toujours pas, non pas faute de compétences ou d'argent, mais parce qu'il y a un trou de connaissances. S'y ajoutent les infections digestives et respiratoires, les plus connues et les plus tueuses ; les infections prévenues par vaccinations, qui sont en forte croissance ; les cancers infectieux, qui représentent 25 % des cancers ; les infections émergentes : 90 % des bactéries et virus identifiés n'étaient pas connus il y a trente ans. C'est le résultat de l'apparition de nouveaux outils de connaissance, mais aussi des changements de notre environnement, des déséquilibres de nos écosystèmes, de l'émergence de nouveaux organismes, virus à ARN et bactéries résistantes. Le nombre de bactéries répertoriées est passé de 1 800 en 1980 à 14 000, et il y a trois millions d'espèces d'insectes ! Ces avancées, essentiellement dans les CHU, ont été rendues possibles grâce au financement de la santé, alors qu'elles n'étaient pas une priorité au niveau national. Idem pour le génome : mon premier séquenceur a été payé par le programme hospitalier de recherche clinique (PHRC). Le progrès est foudroyant, il faut 24 heures aujourd'hui pour séquencer le génome d'une bactérie émergente. Reste qu'on ne sait pas encore à quoi raccrocher 70 % de l'expression du vivant. C'est un défi pour l'avenir. L'état des connaissances change radicalement, en permanence ; il faut changer de paradigme.
Il y a de l'ignorance, mais aussi l'aveuglement. Lors de l'épidémie de grippe espagnole, 85 % à 90 % des décès étaient dus à une surinfection bactérienne. On le sait ! Ne pas prescrire d'antibiotiques pour une grippe est une erreur ! Les bactériologistes ne lisent pas les travaux des virologues, et vice-versa... Aveuglement, toujours !
La grippe aviaire ? Folie encore ! Les pandémies sont détectées quand le personnel de santé est atteint ! Cette grippe a nombre de formes asymptomatiques, elle n'est pas plus mortelle que les autres. Quant au furet comme modèle de prédiction de la transmission, c'est absurde : on sait que la grippe se transmet avant tout par les mains...
La folie du bioterrorisme ? Dans mon rapport au gouvernement, j'ai rappelé qu'en quarante ans, il n'y avait eu que deux exemples. Le premier, on le doit à l'armée russe, qui a laissé échapper un nuage de charbon d'un laboratoire P3 près d'Ekaterinbourg : il a tué une centaine de personnes ; l'autre, à l'armée américaine, qui avait recruté à Fort Detrick un scientifique au lourd passif psychiatrique, pour ne pas dire fou, qui est sorti du laboratoire avec du charbon plein les poches et l'a envoyé à des politiques et des journalistes. Ces armées n'ont tué que des membres de leur propre population. Mais à cause d'elles, à cause de tous ces fantasmes autour du bioterrorisme, on ne peut plus travailler sur des maladies qui tuent vraiment, comme la peste, la tularémie, ou la variole.
Autre mythe : compter sur l'Institut Pasteur pour résoudre les problèmes de maladies infectieuses. C'est oublier que Pasteur a changé depuis cinquante ans, on n'y fait quasiment plus que de la recherche fondamentale ; l'épidémiologie, la santé, c'est dans les CHU !
La première des maladies émergentes, c'est la septicémie nosocomiale. Nous évaluons le nombre de morts à 12 000 par an, bien plus que le SRAS ! Les mesures prises sur des sites pilotes aux États-Unis montrent que l'on peut réduire la mortalité de 30 % par des mesures simples. Mais on n'en parle pas. Et quand l'INVS ne dénombre que 340 morts, nous évaluons la surmortalité rien qu'à Marseille à 1 000...
Nous manquons de moyens d'observation, alors que la veille sanitaire est d'abord de nature biostatistique. C'est la leçon du Center for Disease Control and Prevention (CDC) aux États-Unis. En 1976, c'est la surmortalité statistique des hommes à Philadelphie qui a permis d'identifier la maladie du légionnaire. L'État doit s'appuyer sur une base scientifique élargie et rapide. Nous sommes à l'âge des analyses massives, il faut pouvoir détecter les événements nominaux, analyser les signaux. Pour cela, il faut plus que des réseaux : développer la veille sur les syndromes. L'épidémie de gastroentérite se traduit d'abord par l'augmentation des recherches sur Google, ensuite par l'absentéisme des femmes jeunes -qui doivent garder leurs enfants- puis par les achats d'anti-diarrhéiques en pharmacie, enfin seulement par l'augmentation du nombre de consultations chez les médecins !
Il faut aussi restructurer la recherche et mettre les données à disposition des investigateurs. Je l'avais dit à Jean-François Mattéi, personne ne sait en France quand on meurt... Lors de la canicule de 2003, la direction générale de la santé prétendait qu'il n'y avait pas de problème et que la presse racontait n'importe quoi ! Les services de l'État étaient incapables de produire des statistiques. Ce sont les croque-morts, quand ils se sont retrouvés en rupture de stocks de cercueils, qui ont tiré la sonnette d'alarme ! Je suis convaincu que le H1N1 a sauvé 2 000 à 3 000 vies en France en inhibant la circulation des autres virus, ce qui a permis à la grippe de s'arrêter en décembre.
C'est dire l'importance de l'accès aux données brutes. Accéder aux données sur la mort en France coûte 30 000 euros ! Nous pâtissons de la désorganisation, du centralisme et de l'isolement. L'INVS a été créé sans microbiologie, sans malades, sans recherche et sans universitaires. C'est une faute. Il est isolé à Saint-Maurice, dans le Val-de-Marne. Il faut mettre les gens ensemble, sinon on crée des cultures séparées qui deviennent antagonistes, qui ne pensent plus ensemble. Il faut regrouper, faire des noeuds, sur le territoire. On a détruit la recherche séculaire sur les maladies tropicales et les voyages, quand l'armée qui avait une longue expérience dans ce domaine, a pris la décision de tout déplacer à Brétigny. Les spécialistes de médecine des voyages ont tous démissionné.
Les centres nationaux de référence se répandent à l'infini. La France a-t-elle besoin d'un centre de référence sur la peste, le charbon, la rage ? Cela n'a pas de sens par rapport aux priorités de santé publique.
Permettez-moi d'observer que je viens à Paris pour parler cinq minutes, ce qui me fait perdre plus d'une journée ! Je le fais une fois, mais je dois aussi travailler ! Les comités sont surtout composés d'oisifs ou de Parisiens ! Parfois les deux ! Le pays pourrait se moderniser et se mettre à la vidéoconférence, qui se pratique couramment aux États-Unis ! Tout ne peut se passer dans une salle de réunion au ministère.
Les institutions font du lobbying qui n'a rien à voir avec leur finalité. Les seules structures d'urgence qui existent dans ce pays pour le soin, ce sont les CHU : c'est là que se trouvent le monde, les techniciens, les gardes, l'habitude de faire. Quand j'étais au ministère de la santé, la responsable voulait placer les centres de risques suspects en dehors des CHU. Il faut tout regrouper dans des infectio-pôles, j'en ai proposé sept, dont un à Paris ! Le pays doit être maillé de noeuds où convergent des docteurs, des épidémiologistes, des scientifiques et de la technologie, si nous ne voulons pas nous retrouver en deuxième zone dans la lutte contre les maladies infectieuses ! (Applaudissements)
Dr Bernadette Murgue, Institut de microbiologie et maladies infectieuses, INSERM . - La recherche en amont de la crise est un élément clé. Notre institut a été mandaté par le ministère de la santé pour coordonner les recherches sur le virus H1N1. En partant d'à peu près rien, sans financement ni organisation, nous avons rassemblé une communauté de scientifiques transdisciplinaire et mis en place une trentaine de projets de recherche, recherche clinique, mais aussi fondamentale et aussi, trop peu, en sciences humaines et sociales. Nous avons réussi à lever au total 13 millions d'euros de financement, provenant du secteur public, notamment de l'INSERM, mais aussi du secteur privé.
Le bilan est globalement positif quant à la mobilisation et la réactivité des acteurs et son impact sur la santé publique. Il a été cependant difficile de trouver des financements, dont la multiplicité des bailleurs a compliqué les circuits.
Notre expérience du H1N1 et du chikungunya à la Réunion nous a amené à soumettre un projet, qui n'a pas été retenu, au deuxième appel d'offres du Labex, s'intitulant « consortium de recherche français pour préparer et répondre aux urgences infectieuses ». Il s'agissait de rapprocher la santé publique et la recherche, d'instaurer une nouvelle dynamique de recherche et de transférer les résultats utiles pour les décideurs, les cliniciens et les patients. C'est une nouvelle organisation que nous proposions, capable de mobiliser les acteurs, en lien avec la surveillance, et qui pourrait disposer de financements dédiés sur le long terme, en s'appuyant sur une stratégie pendant la période inter-épidémique, mais aussi pandémique et épidémique, avec des programmes de recherches transdisciplinaire, en partenariat avec les pays du Sud et le secteur privé, capable d'améliorer la communication entre les scientifiques, les politiques et le public. Ce projet se situerait dans une perspective européenne et internationale.
Pour faire face à ces défis, la recherche doit être placée au premier plan et non comme une option que l'on abandonne en fin d'épidémie ou lors de difficultés budgétaires. (Applaudissements)
Mme Christine Saura, Institut de veille sanitaire (INVS) . - Les maladies infectieuses émergentes constituent pour nous un enjeu majeur. La veille sanitaire, c'est la collecte et l'analyse en continu de signaux qui peuvent représenter un risque, afin d'anticiper et de réduire l'impact sanitaire de ces risques.
Le recueil de signaux validés donne lieu à l'évaluation de la menace, puis le déclenchement d'une alerte de santé publique, non systématique, puisque toute émergence ne présente pas une menace pour la santé publique. L'alerte s'accompagne d'une réponse qui comporte des actions de surveillance et de recommandation.
Le système de surveillance et d'alerte est fondé sur la remontée d'indicateurs sanitaires quantitatifs, provenant essentiellement des professionnels de santé. Le système de surveillance syndromique s'est beaucoup développé après la canicule de 2003, fondé sur la remontée automatique de données des professionnels de santé.
Les signaux qualitatifs proviennent de sources diverses : réanimateurs, infectiologues, mais aussi veille scientifique et médiatique.
Ces signaux sont ensuite analysés, en lien étroit avec nos partenaires, pour caractériser la menace et déterminer la vulnérabilité des personnes concernées par l'infection.
Il s'agit ensuite de proposer une réponse adaptée. En cas de vraie émergence, le besoin de connaissance prime. Des recommandations sont émises à l'égard des autorités sanitaires. L'INVS contribue au plan de préparation en lien avec celles-ci. Des mesures de gestion du risque graduées sont projetées. L'ensemble de ce processus nous permet d'anticiper les tendances lourdes, mais aussi de détecter les signaux faibles, dans une démarche prospective, comme le plan de préparation de l'émergence du chikungunya et de la dengue dans le Sud de la France, mis en place en 2006. Les premiers cas autochtones ont été vus en 2008.
Il faut se préparer à froid, en maintenant la mobilisation des professionnels, notamment par la formation. La dématérialisation de l'ensemble des systèmes, pour faciliter leur accès aux professionnels de santé, est en cours. Les interactions multidisciplinaires doivent être renforcées, les liens entre santé humaine, animale et environnementale maintenus, les liaisons entre veille et recherche développés. De nouvelles approches doivent être explorées pour améliorer la capacité d'analyse des données et des signaux faibles. Ne faisons pas dire à notre système de veille ce qu'il n'est pas capable de dire, améliorons ses performances, adaptons l'alerte et la réponse à la menace, et jouons la carte européenne, comme c'est le cas dans l'émergence du virus de Schmallenberg. (Applaudissements)
M. Jocelyn Raude , maître de conférences en sociologie à l'EHESP . - Je voudrais évoquer le rôle des émotions dans les phénomènes de comportement collectif face aux maladies infectieuses, et en particulier les changements de comportement. L'approche la plus solide est celle de l'épidémie sociale, qui a été développée par des sociologues britanniques il y a une vingtaine d'années. Ils ont proposé plusieurs définitions : les schémas d'intelligibilité à travers lesquels les individus interprètent les menaces sur la santé à travers des observations de routine dans l'environnement proche, et les processus cognitifs qui amènent à la compréhension des menaces sur la santé. Ces définitions mettent en évidence le fait que les sources d'information sont toujours multiples : des phénomènes de contradiction sont possibles. On parle de marché cognitif.
Plus les menaces sont nouvelles, plus ces schémas sont volatiles. Par ailleurs, ils sont continuellement en reconstruction.
Un autre point est celui de l'irrationalité. Les peurs subjectives semblent en effet déconnectées des risques objectifs. On parle tantôt d'amplification sociale du risque, de psychose, ou de panique. Pour les expliquer, il existe deux modèles théoriques : la théorie autoréalisatrice - la self-fulfilling prophecy de Robert Merton -, et la théorie de la surprise, plus récente : les évènements les plus générateurs de crise sont ceux qui n'ont pas été prévus.
Aujourd'hui, nous étudions des situations à risque, et travaillons sur la construction des représentations associées aux menaces vectorielles dans le sud-est de la France. (Applaudissements).
M. Franck Baudino , président directeur général de Health for development . - Je souhaite évoquer le changement de gouvernance dans la santé. On est en effet passé d'une gouvernance de la santé à une gouvernance par la santé. Cela se traduit concrètement par de nouveaux modes de financement via des fondations notamment. Parallèlement, les nouvelles technologies de l'information nous fournissent de nouveaux outils de détection qui peuvent être mis au service des pouvoirs publics, des chercheurs. À terme, on peut espérer le renouvellement du maillage sanitaire au niveau national et international. Certains programmes en témoignent déjà, en Inde, en Afrique et en Amérique du Sud. Parmi les points forts : la précocité de l'alerte, la rapidité de la diffusion des savoirs, et la possibilité d'agir dans les zones isolées.
Aujourd'hui, les principales questions pour nous concernent l'utilisation des banques de données réalisées sur le terrain, parfois dans des pays émergents. À qui appartiennent-elles lorsqu'elles sont analysées en France ? Qui a le droit d'agir ? Le droit évolue sur ces sujets.
Autre question, qui doit coordonner les actions, entre l'OMS, les États, les acteurs privés et les ONG ?
Enfin, je ne crois pas que la prospective puisse se développer sans coopération. (Applaudissements)
M. Robert Toubon, responsable de l'ONG Équilibres et populations. - Pourquoi l'ONG Équilibres et populations a-t-elle été invitée à participer à ce débat ? Sans doute parce qu'en tant que spécialiste des politiques de développement, elle s'intéresse de près à l'articulation entre connaissance et décision. En outre, nous avons toujours soutenu que la santé était une condition nécessaire, sinon suffisante, du développement durable. Alors qu'il y a vingt ans l'aide sanitaire se résumait à l'« offre », sans analyse du comportement des populations, nous avons travaillé sur la « demande ».
Je suis un chaud partisan de l'approche « selon le genre», à laquelle personne n'a fait référence ce matin : dans le domaine des maladies émergentes comme ailleurs, aucune politique publique ne vaut si elle ne tient pas compte des relations entre les hommes et les femmes, placés dans des situations sociales différentes. (Applaudissements)
M. Guillaume Gross, directeur de ONE France . - Dans la gestion des pandémies, nous sommes dépendants de ce qui se passe dans les pays du Sud. Le sida a fait 30 millions de morts en 30 ans. Il existe des outils comme l'OMS, le Fonds mondial de lutte contre le sida, l'Alliance mondiale pour les vaccins et la vaccination (Gavi). Mais nous sommes à la croisée des chemins : la première génération sans sida pourrait naître en 2015, si l'on empêchait la transmission du virus de la mère à l'enfant, ce que l'on sait faire dans 98 % des cas. Mais l'argent manque. Or, aujourd'hui, pour une personne mise sous traitement, deux autres attrapent la maladie, qui fait encore 1,8 million de morts par an, dont 1 000 enfants par jour. Les médias doivent mesurer l'enjeu pour faire pression sur les décideurs politiques. Une initiative de la France, grand pays donateur, peut avoir un effet d'entraînement. S'il faut renforcer l'aide publique au développement, c'est par solidarité bien sûr, mais aussi par égoïsme, puisqu'il s'agit de nous protéger nous-mêmes. (Applaudissements)
M. Benoît Miribel, directeur général de la Fondation Mérieux . - Pour agir contre les maladies émergentes, la Fondation Mérieux discerne quelques pistes d'avenir : sensibiliser les élus nationaux et locaux sur les réalités et les besoins ; impliquer les acteurs de santé au niveau national, en lien avec l'OMS et dans le cadre du Règlement sanitaire international (RSI) ; encourager les approches transversales et pluridisciplinaires ; augmenter les moyens de la recherche dédiés à la coopération scientifique internationale - les nouvelles perspectives financières de la direction générale de la recherche et de l'innovation de la Commission européenne ne prévoient rien sur les maladies infectieuses ; renforcer les capacités locales dans les pays en développement grâce à des équipements adéquats, du personnel formé et des protocoles clairs ; lutter contre les clichés, les peurs et les certitudes, par exemple sur la vaccination - notre fondation est en pointe dans ce domaine, en collaboration avec l'institut d'Oxford.
Pour formuler ces recommandations, nous tissons un réseau international de laboratoires et formons les personnels ; nous sommes implantés par exemple à Madagascar et à Haïti. Depuis trois ans, avec l'Agence française de développement, nous aidons les ministères de la santé du Sénégal, du Burkina Faso et du Mali à renforcer leurs laboratoires de surveillance : 200 personnes ont été formées. La Banque islamique de développement propose d'étendre ce projet à quatre pays voisins... Il est possible d'agir, encore faut-il s'en donner les moyens. A côté de la tuberculose, du sida et de la malaria, il y a des maladies tropicales négligées, par exemple des pneumonies qui sont les maladies qui tuent le plus d'enfants dans les pays en développement. C'est l'objet du fonds que nous avons créé avec quatre autres fondations européennes pour financer la recherche en Afrique.
Au niveau européen, nous plaidons pour que la coopération sanitaire soit prise en compte dans le projet « Horizon 2020 » : pour l'instant, les directions générales de la recherche et du développement se renvoient la balle. (Applaudissements)
M. Jean-Pierre Door, député . - Merci à la Délégation à la prospective du Sénat d'avoir organisé cette belle réunion. Au temps où le monde croyait être à l'abri des virus et des microbes, nous avions publié un premier rapport sur les risques épidémiques. Depuis, plusieurs événements ont lancé l'alerte et suscité une véritable pandémie médiatique ; nous avons entrepris de gravir l'Himalaya, mais nous n'avons pas encore atteint le sommet... Aux politiques, on reproche d'en faire trop ou trop peu ; la réponse appartient aux spécialistes et à la population.
Nous pouvons tirer quelques leçons de l'expérience de ces dernières années.
Le système de veille et d'alerte doit être rendu toujours plus performant. Les structures administratives existent, mais peut-être devra-t-on en revoir le nombre et les objectifs : le récent rapport parlementaire sur les agences sanitaires y invite.
La coopération entre les États, au plan européen et au plan mondial, doit devenir obligatoire. La conférence de Pékin a marqué un progrès formidable en imposant la révision du RSI ; désormais, il sera obligatoire de transmettre, en toute transparence, les données des souches virales. Il faudra aussi réfléchir à un devoir d'ingérence, pour obliger certains pays à résoudre leurs propres problèmes. Je pense à l'Indonésie ou aux Philippines...
Il faut développer l'industrie pharmaceutique au niveau européen et mondial, encourager également la recherche et développement. L'implantation de l'Institut Pasteur, ce bijou, au Vietnam et en Chine, à Canton, valorise le rôle de la France à l'échelle internationale. Nous devons être des vigies.
En matière de gestion de crise, il faut revoir l'organisation des soins mais aussi la gestion des stocks, de médicaments comme de vaccins ou de matériels de réanimation. Nous avons fait des progrès, il faut continuer.
Ne négligeons pas le déni du risque, de la science, des médicaments, le manque de confiance de la population qui freine la mobilisation. Au Centre d'Atlanta, le CDC, plus de 400 personnes surveillent les réseaux sociaux 24 heures sur 24, et répondent immédiatement à tous les messages. Les résultats sont au rendez-vous. Nous en sommes loin : chez nous, la Délégation interministérielle à la lutte contre la grippe aviaire (DILGA) disposait de huit personnes...
L'organisation des moyens de défense est-elles optimale ? On peut en discuter. Le pilotage de crise est-il opérationnel ? Je ne le crois pas, car il est double, ministère de la santé et ministère de l'intérieur ; aux États-Unis ou en Grande-Bretagne, il est unique.
Emmanuel Hirsch propose de créer un Conseil national des risques sanitaires. Pour ma part, j'ai déposé une proposition de loi instituant un Haut conseil de lutte contre les risques épidémiques ou biologiques, qui pourrait être intégré au Haut conseil de santé publique.
La France n'a pas à rougir en matière de financement de la lutte contre les épidémies : nous sommes le deuxième donateur après les États-Unis. C'est également la France, je le rappelle, qui a inventé la taxe Unitaid, qui rapporte 110 millions par an ; ce montant ne peut qu'augmenter. Je reviens de Huan, où s'est construit un hôpital franco-chinois de 1 300 lits, à côté du laboratoire P4 dont la première pierre vient d'être posée. Non, nous n'avons pas à rougir, mais à progresser encore. (Applaudissements)
Mme Fabienne Keller , rapporteur . - Cette palette de regards et d'analyses nous aura permis de mieux cerner les défis. J'invite ceux qui n'ont pas pu s'exprimer à le faire sur notre site pour étoffer notre rapport et préciser les leviers d'action pour l'avenir. Nous avons senti de la passion dans vos interventions. Les politiques ont besoin de vos recommandations et sont désireux de vous faire vous rencontrer à nouveau ! Je regrette seulement que nous n'ayons pas pu parler davantage du Sud ; il ne faut pas se désintéresser de ces populations qui s'en sortent moins bien que nous. Soyez tous chaleureusement remerciés ! (Applaudissements)
VI. LES PROPOSITIONS
Le rôle d'un organe de prospective est d'éclairer les choix d'avenir, d'anticiper les grandes évolutions de la société et de dégager les leviers d'action permettant d'infléchir certaines tendances considérées comme contraires aux buts recherchés. Il n'est donc pas dans ses objectifs d'entrer dans le détail des mesures à prendre qui relèvent plus du quotidien et du court terme que du long terme. C'est la raison pour laquelle votre délégation à la prospective suggère aux organes compétents du Sénat de se saisir de ses conclusions pour en poursuivre l'examen dans le cadre des compétences qui sont les leurs.
Pour autant, cette étude a permis de noter les très nombreuses suggestions et propositions faites au cours des entretiens ou auditions et de l'atelier de prospective. Il aurait été dommage de ne pas en tenir compte. Aussi ce rapport contient-il une présentation résumée des propositions contenues d'une part dans le rapport remis par le Professeur Didier Raoult au Ministre de la Santé le 17 juin 2003 dans le cadre du bioterrorisme, d'autre part dans le rapport du Haut Conseil de la Santé Publique de 2010 et enfin exprimées par les intervenants du 9me atelier de prospective organisé par votre délégation. Les propositions retenues par votre rapporteur sont celles qu'il considère comme les plus adaptées pour répondre aux enjeux des nouvelles maladies infectieuses émergentes ; elles sont listées dans le cadre des dix principaux leviers d'action identifiés.
A. PROPOSITIONS CONTENUES DANS LE RAPPORT RAOULT AU MINISTRE DE LA SANTÉ (17 JUIN 2003)
Ce rapport contenait d'importantes propositions portant sur :
1. La prise en compte des nouvelles maladies infectieuses
- Désigner trois centres de référence pour l'isolement et la caractérisation des pathogènes très infectieux (Paris, Lyon, Marseille) ;
- Equiper les aéroports internationaux permettant l'isolement de patients suspects ;
- Préparer des circuits d'isolement allant des aéroports et des gares aux centres identifiés (Paris, Lyon, Marseille) ;
- Réaliser des exercices et des simulations .
2. La création d'infectiopôles
- Mise en place de 7 infectiopôles à Paris (Necker, IPP), Marseille, Lyon, Lille, Bordeaux, Toulouse et Montpellier ;
- Faire réaliser un projet par site intégrant les forces en présence et en développant des thèmes spécifiques ;
- Créer des ensembles épidémiologiques dans ces infectiopôles et créer les centres de référence manquants ;
- Délocaliser les forces de l'Invs dans ces pôles ;
- Créer des centres de référence par syndrome (pneumonie sévère à Lyon, maladies tropicales à Marseille, maladies transmises par les arthropodes à Marseille, maladies sexuellement transmissibles à Bordeaux, mycologie médicale à Lille) ;
- Créer un comité de pilotage national et un comité d'évaluation international ;
- Confier le développement de la recherche sur les agents de bioterrorisme orphelins aux infectiopôles avec les moyens afférants.
3. L'organisation hospitalière
- Définir les « dix commandements » des infections nosocomiales ;
- Mettre en place des contrats d'objectifs par établissement pour la gestion de patients contagieux, la prévention des maladies nosocomiales, la gestion des antibiotiques .
4. La surveillance épidémiologique
- Mettre en place une surveillance de la mortalité au niveau de l'INvS (avec une déclaration par syndromes) ;
- Délocaliser des équipes de l'InVS dans les infectiopôles .
5. Les antibiotiques
- Déclencher une campagne d'information sur les risques écologiques liés à la consommation d'antibiotiques ;
- Mettre en place des observatoires de résistances pour les pathogènes à risque ;
- Demander aux CHU un rapport annuel sur les éventuelles résistances aux pathogènes .
6. L'expertise
- Faire une définition sur une fiche de besoin d'expert ;
- Regrouper les comités et commissions pour en diminuer le nombre ;
- Demander aux experts une déclaration sur leurs éventuels conflits d'intérêt ;
- Créer un vivier d'experts thématiques dans les infectiopôles.
7. La recherche
- Augmenter rapidement les financements de la recherche médicale ;
- Augmenter les ressources de la recherche en infectiologie et microbiologie.
8. Le droit et la santé
- Initier un débat en France sur le thème « contagion et liberté ».
B. PROPOSITIONS FAITES PAR LE RAPPORT DU HAUT CONSEIL DE LA SANTÉ PUBLIQUE, 2010
- Développer l'approche interdisciplinaire à tous les niveaux de la réflexion, de la recherche et de l'acquisition des connaissances, et de l'action orientée vers la veille, l'alerte, et la réponse ;
- Intégrer les risques liés aux maladies infectieuses émergentes aux programmes d'éducation à la santé des citoyens et aux formations, initiale et continue, des professionnels des différents secteurs concernés, et identifier cette thématique dans les programmes de recherche, depuis la recherche fondamentale jusqu'à la recherche appliquée ;
- Élaborer un plan générique maladies infectieuses émergentes pouvant être décliné et adapté en fonction des diverses pathologies concernées. Ce plan pourrait être construit à partir des différents plans nationaux existants (Nucléaire-radiologique-bactériologique-chimique (NRBC), grippe, variole...) ; l'intégration de ces plans spécifiques formerait le plan générique souhaité, dont la structure serait mise en cohérence avec le plan européen existant sur ce thème ; Du point de vue international, ce plan permettrait d'honorer les engagements de la France vis-à-vis du Règlement sanitaire international ;
- Ce plan générique devrait être placé sous la responsabilité d'une coordination interministérielle permanente, chargée de la préparation, de la continuité de la vigilance et de la gestion de ces situations critiques ;
- Organiser le maintien d'une forte réactivité des organisations et de moyens spécifiques pouvant être mobilisés d'urgence , au sein de ces organisations ;
- Assurer la maintenance et la continuité d'un dispositif prêt à être activé , notamment parce qu'une veille constante et permanente est nécessaire pour comprendre les processus d'émergence. Un tel dispositif serait aussi plus apte à réagir en conditions de crises ;
- Mettre en place un groupe d'expertise multidisciplinaire permanent (approche d'expertise collégiale). Pôle d'échanges de données actualisées, il aurait pour mission, outre la poursuite et la finalisation de ce rapport intermédiaire, d'interpréter, d'analyser et de réagir « en temps réel » par rapport à un événement infectieux émergent, permettant de moduler le(s) plan(s) d'action initial (aux). Pour ce faire, il produirait un bilan à échéance fixée et rapprochée (fréquence à définir) sur les maladies infectieuses en France, comportant deux volets étroitement liés :
• une analyse critique rétrospective des
événements écoulés impliquant tous les acteurs,
d'où seraient tirés des enseignements pour permettre
l'évolution des organisations ;
• des orientations et propositions de recherche pour
répondre à des questionnements nouvellement apparus, et d'actions
découlant de cette réflexion.
- Ce groupe devrait, dans sa composition, comporter des experts permanents et mobiliser les compétences appropriées , y compris dans le domaine SHS, selon les pathologies concernées. Son bilan serait transmis aux autorités interministérielles compétentes dont la réflexion permettrait ensuite de dégager le contenu et l'approche de communication publique, ainsi que sa mise en forme, en vue de promouvoir une sensibilisation durable de la société ;
- Améliorer la place internationale de la France et sa capacité dans la recherche biomédicale portant sur les agents infectieux émergents incluant les agents de classe 3 et 4 (laboratoires de sécurité, programmes de recherche) ;
- Disposer au niveau national d'un fonds d'urgence et d'outils permettant de mettre en place en urgence un programme d'identification, d'évaluation et de réponse vis-à-vis d'un agent infectieux mal caractérisé ou inconnu ;
- Redévelopper l'entomologie médicale et vétérinaire qui est en perte de vitesse dans notre pays, ainsi que mieux intégrer la connaissance actuelle sur les animaux réservoirs dans la veille, la surveillance et la recherche ;
- Accroître notre potentiel national sur la connaissance fondamentale des agents infectieux émergents en développant la recherche descriptive ; inclure ces descriptions dans une démarche systématique mettant en évidence les liens de proximité phylogénétique entre les différents agents pathogènes décrits (taxinomie et systématique); le génotypage de souches ne pouvant suffire à lui-même, il conviendra de doubler cette recherche d'une étude conjointe des populations d'hôtes et d`espèces, en prenant en compte leur dimension géographique ;
- Accroître notre connaissance fondamentale des maladies infectieuses émergentes en choisissant des modèles clinico-biologiques et socio-écologiques d'étude prenant en compte l'intégralité du système (compartiments environnemental, animal et humain), et la géographie de leur distribution (phylogéographie) ;
- Développer notre compréhension sur la transmissibilité à l'humain de certains agents émergents d'origine environnementale ou zoonotique en développant, par l'expérimentation, des études cellulaires et sur tissus biologiques (expérimentation) ;
- Promouvoir l'usage raisonné des anti-infectieux, le rôle de l'humain étant primordial dans la sélection des agents infectieux résistants ;
- Mieux prendre en considération la dimension spatiale à laquelle la diffusion peut opérer, et développer de nouvelles approches tenant mieux compte de l'hétérogénéité des situations (personnes ciblées, urbain-rural, hôpital-domicile,...), et exigeant des traitements différents entre elles en y incluant les aspects psychosociaux ;
- Développer les analyses mathématiques et les simulations de scenarii qui permettront une aide à la décision sur les choix sanitaires ;
- Développer des recherches sur de nouveaux principes et molécules actifs ;
- Adopter une démarche issue de la biologie et de la dynamique des systèmes tenant mieux compte de la complexité du vivant ; un agent infectieux émergent étant une partie d'un système plus complexe, favoriser la démarche mathématique et informatique utilisant des approches hypothético-déductives pour comprendre la transmission (modélisation épidémiologique) ;
- Rapprocher l'approche médicale, vétérinaire et entomologique, notamment parce qu'une large part des maladies infectieuses émergentes sont d'origine zoonotique . Développer notre compréhension sur le rôle des espèces hôtes, réservoirs et vecteurs, dans le phénomène d'émergence ; améliorer notre connaissance sur les compétences des vecteurs et réservoirs dans la transmission en considérant que celles-ci ne sont pas dichotomiques (espèces compétentes versus non compétentes), mais qu'il peut exister un continuum de compétences différentielles permettant d'expliquer certains cas d'émergence (maladie dite de la « langue bleue » du mouton) ; adopter ici une approche systémique de la transmission locale prenant mieux en compte l'hétérogénéité des situations ;
- Améliorer notre connaissance sur les maladies infectieuses d'origine tropicale, en adoptant une politique nationale de coopération avec certains pays du Sud, en particulier dans les zones où existent des territoires français d'outre-mer et dans les zones fournissant un fort flux d'immigration vers notre pays ;
- Etendre nos activités internationales avec le Réseau des Instituts Pasteur, de l'Institut de recherche pour le développement (IRD) et du Centre de coopération internationale en recherche agronomique pour le développement (Cirad) plus particulièrement, en optant pour une meilleure politique de coordination inter-organismes nationaux en partenariat avec des pays du Sud où le problème d'émergence d'agents infectieux semblent aujourd'hui plus inquiétant (Asie du Sud-est, Afrique de l'Ouest et Centrale,...) ;
- Reconsidérer notre approche sur l'inférence causale des maladies infectieuses émergentes en tenant mieux compte de la multifactorialité des phénomènes et des déterminants en jeu ;
- Développer l'approche statistique, mathématique et informatique incluant la hiérarchisation dans l'espace (du global au local) et dans le temps (temps court « épidémiologique » et temps long « dynamique et évolutif ») des différents facteurs et déterminants causatifs ;
- Encourager la recherche sur les causalités socio-économiques, politiques et culturelles ; développer une culture intégrant les déterminants distaux dans la recherche, la veille et la surveillance ;
- Comprendre et échanger avec des groupes d'expertises dans d'autres domaines de la sécurité : industrielle, militaire, énergie nucléaire... Développer en particulier les approches de simulation et de modélisation des événements rares et/ou extrêmes .
C. PROPOSITIONS FAITES PAR LES INTERVENANTS DE L'ATELIER DE PROSPECTIVE
1. Professeur Catherine Leport (HCSP)
- Promouvoir la transversalité dans le domaine de la recherche et de la formation ;
- Rapprocher les savoirs experts et les savoirs profanes afin de stimuler l'adhésion aux mesures qui seront présentées
- Mettre en débat de la notion de résilience.
2. Professeur Arnaud Fontanet (Institut Pasteur)
- Mettre en place un système de surveillance planétaire, organisé, collaboratif afin de détecter les nouvelles pathologies ;
- Systématiser le caractère flexible des plans de préparation aux émergences épidémiques ;
- Garantir la pleine application du règlement sanitaire international (RSI) ;
- Soutenir le rôle du réseau international de veille épidémiologique de l'OMS ;
- Renforcer les équipes de modélisation de dynamiques d'épidémies (impact important sur l'aide à la décision des décideurs).
3. Anne Marie Moulin (CNRS)
- « Réfléchir collectivement sur ces abandons nécessaires de souveraineté » ;
- « La politique de vaccination est un bon test de la coopération au sein de nos sociétés ».
4. Sylvie Briand (OMS)
- Adapter la communication sur les menaces des maladies infectieuses émergentes aux spécificités d'Internet (« l'infodémie ») ;
- Garantir un accès équitable aux ressources en cas de crise (vaccins, médicaments...).
5. Didier Bompangue (République Démocratique du Congo)
- Nécessité d'allumer des lanternes dans les trous noirs (essentiellement l'Afrique subsaharienne) afin d'anticiper l'émergence de nouvelles menaces ;
- Soutenir la mise en place d'organismes de recherche dans ces zones (projet en RDC).
6. Patrick Chemineau (INRA)
- Renforcer les interactions entre les acteurs de la santé animale et ceux de la santé humaine (par le biais de partenariats de recherches + liens avec les agences, comme l'Anses) ;
- Garantir l'accès aux bases de données/ banques d'échantillons ;
- Améliorer les conditions financières et expérimentales de la recherche.
7. Thierry Pineau (INRA)
- Recherche ;
- Savoir mobiliser les chercheurs pour répondre à l'urgence, gérer le temps court et le temps long ;
- Coordination des systèmes d'urgence en Europe ;
- Définir des procédures nationales standardisées ;
- Créer un fonds d'intervention d'urgence
8. Anne-Marie Vanelle (Conseil général de l'alimentation, de l'agriculture et des espaces ruraux)
- Participation de la France aux processus engagés par l'OMS, l'OIE et la FAO ;
- Renforcement des structures officielles de santé publique humaine et vétérinaire (recommandation OMS/OIE) ;
- Soutien des actions entreprises dans les pays émergents ;
- Participation aux réseaux internationaux d'échanges de données ;
- Mise en place d'un plan prospectif national ;
- Institutionnaliser les échanges entre autorités sanitaires responsables des secteurs humain, animal et environnemental ;
- Renforcer les réseaux de surveillance et d'alerte ;
- Etablir des plans de lutte intersectoriels ;
- Se doter d'outils de gestion de crise performants ;
- Développer les partenariats publics-privés ;
- Disposer de laboratoires de référence immédiatement mobilisables (y compris pour les maladies réémergentes) ;
- Maintenir les capacités de diagnostic sur les zoonoses courantes grâce au maillage territorial des laboratoires ;
- Croiser certaines formations de médecine humaine et vétérinaire, d'épidémiologie, de gestion des écosystèmes et de la biodiversité ;
- Promouvoir la recherche interdisciplinaire ;
9. Gilles Salvat (ANSES)
- Favoriser le développement de réseaux d'épidémio-surveillance mutualisés ;
- Poursuivre les recherches sur le franchissement de la barrière d'espèce, sur les nouveaux pathogènes, insectes, faune sauvage ;
- Mettre à disposition des financements rapidement mobilisables ;
10. Jean Paul Moatti (INSERM)
- Considérer que la R&D (et notamment sur les maladies infectieuses) constitue un bien public global (nécessité d'une régulation internationale) ;
- Intégrer des experts en santé publique et/ou en sciences humaines et sociales au sein des comités d'alerte ;
- Créer un système permanent d'observation des réactions de la population (exemple britannique) ;
- Mise en place d'un fonds de réserve pour mobiliser rapidement des financements en cas de crise ;
11. Marie-Christine Blandin (Sénat)
- Pallier à l'absence d'un organisme de veille en santé environnementale ;
- Intégrer la convention de Nagoya en droit français afin de préserver les savoirs locaux avant que les firmes ne les brevètent ou les détruisent ;
- Favoriser le développement des outils de fourniture de données par les citoyens et la mise en réseaux ;
- Encourager le développement d'une culture scientifique ;
- Mettre en place une haute autorité qui vérifierait les liens d'intérêt à l'extérieur des organismes ;
- Revisiter le financement actuel de la recherche (crédit d'impôt recherche+ ANR) vers le brevetable ;
- Encourager plus de transdisciplinarité (notamment entre médecine humaine et médecine vétérinaire) ;
- Exemple de l'IRD ;
12. Professeur Patrice Debré (INSERM)
- « Développer une science de l'émergence » ;
- Rapprocher recherche et veille ;
- Développer des plateformes dans les zones à risque ;
- Soutenir la production des vaccins ;
- Favoriser la recherche vaccinale en France (développement de partenariats public-privé) ;
- Favoriser une diplomatie pour la santé ;
- Définir une politique de formation ;
- Développer des rencontres associant décideurs et scientifiques , création de thinks tanks afin d'inscrire la réflexion sur les maladies infectieuses émergentes dans le temps long ;
13. Pascale Briand (ANR)
- Encourager le développement de programmes partenariaux (notamment les projets de recherche vaccinale) ;
- Trouver des instruments plus adaptés pour les partenariats avec les pays du Sud ;
- Réflexion sur la programmation 2014-2017 de l'ANR : vers la création d'un programme sur l'émergence incluant les SHS et faisant une part aux PPP ;
14. Thanh Le Luong (INPES)
- Optimiser l'utilisation d'outils tels que OpenStreetMap pour mettre en relation les professionnels, les structures de soins, les associations de malades ;
- Intégrer la géolocalisation dans les plans ;
15. Michel Setbon (EHESP)
- Intégrer pleinement la réaction du public dans les prochaines stratégies ;
- Prendre en compte les résistances aux changements des populations afin d'adapter les plans ;
- Intégrer une approche psycho-socio-comportementale dans la définition des plans ;
- Adapter la communication sur le risque sur des données en temps réel ;
- Adapter les messages et les programmes en fonction des groupes les plus vulnérables ;
16. Alain Mérieux (Fondation Mérieux)
- En cas de crise, il faut confier la cellule de communication à ceux qui savent, c'est-à-dire aux médecins et aux scientifiques ;
17. Didier Raoult (Faculté de médecine de Marseille)
- Apporter de nouveaux moyens d'information de nature biostatistique (pour mesurer la mortalité) ;
- Développer la veille sur les syndromes ;
- Restructurer la recherche et mettre les données à disposition des investigueurs ;
- Repenser l'organisation des agences sanitaires (notamment l'INVS) ;
18. Guillaume Grosso (ONG One)
- Renforcer l'aide publique au développement (effet d'entraînement de la France, grand pays donateur au Fonds mondial de lutte contre le SIDA) ;
19. Benoît Miribel (Fondation Mérieux)
- Sensibiliser les élus nationaux et locaux ;
- Impliquer les acteurs de santé au niveau national et dans le cadre du Règlement sanitaire international ;
- Encourager les approches transversales ;
- Augmenter les moyens de la recherche dédiés à la coopération scientifique internationale ;
- Renforcer les capacités locales dans les pays en développement grâce à des équipements adéquats, du personnel formé et des protocoles clairs ;
- Mettre en place une coopération sanitaire à l'échelle communautaire dans le projet « Horizon 2020 » ;
20. Jean Pierre Door (Assemblée Nationale)
- Revoir le nombre de structures administratives ;
- Rendre obligatoire la coopération entre Etats ;
- Développer une industrie pharmaceutique au niveau européen et mondial ;
- Rendre le pilotage de crise sanitaire plus opérationnel (en finir avec le dualisme Ministère de la Santé/Ministère de l'Intérieur) ;
- Vers la création d'un Conseil national des risques sanitaires (Hirsch) ;
- Proposition de loi présentée par Jean-Pierre Door instituant un Haut conseil de lutte contre les risques épidémiques ou biologiques intégré au Haut conseil de la santé publique.
D. LES PROPOSITIONS DE LA DÉLÉGATION SÉNATORIALE À LA PROSPECTIVE DANS LE CADRE DES DIX LEVIERS D'ACTION IDENTIFIES
1. Faire prendre conscience aux opinions publiques de la globalisation du phénomène des maladies infectieuses émergentes et de l'importance des rapports Nord-Sud
- Soutenir les actions entreprises dans les pays émergents et coordonner les systèmes d'urgence en Europe ;
- Impliquer les acteurs de santé au niveau national et dans le cadre du nouveau règlement sanitaire international ;
- Donner une voix aux malades et aux ONG et associations qui les représentent
- Encourager le développement d'une culture scientifique et de santé publique (dans les programmes scolaires, à travers des actions de sensibilisation, les missions de service civique) ;
- Rapprocher les savoirs experts et les savoirs profanes afin de stimuler l'adhésion aux mesures qui sont mises en oeuvre.
2. Agir sur tous les facteurs d'émergence et de propagation des maladies infectieuses
- Mettre en place un système de surveillance planétaire, organisé, collaboratif afin de détecter les nouvelles émergences ;
- Rendre le pilotage de crise sanitaire plus opérationnel en disposant de laboratoires de référence immédiatement mobilisables ;
- Disposer de services cliniques et de laboratoires de
référence immédiatement mobilisables pour
considérer à la fois l'agent
infectieux et les malades
atteints par cette nouvelle infection ;
3. Considérer la prévention de la diffusion des maladies infectieuses émergentes comme une grande cause collective de l'humanité et de ce fait empêcher et réprimer les actes qui concourent à l'augmentation des menaces
- Ajouter une quatrième « maladie prioritaire », les maladies infectieuses émergentes dans le objectifs sanitaires mondiaux ;
- Faire émerger l'idée d'une atteinte à la santé publique mondiale qui aurait une valeur contraignante, invocables par les citoyens, associations et ONG, entités privées, collectivités publiques devant les tribunaux internationaux.
- Condamner les dérives d'une marchandisation de la santé et encourager la régulation des médicaments au Nord comme au Sud
- Intégrer pleinement un volet sanitaire dans la planification des nouvelles formes d'habitat urbain (pourquoi ne pas compléter le barème environnemental par des indices sanitaires obligatoires lors de la vente/location de biens immobiliers)
- Sanctionner les « marchands de sommeil » qui louent des logements insalubres qui constituent des menaces pour la santé de leurs occupants (tuberculose...)
4. Faire progresser l'information des populations du Nord comme du Sud sur les pathologies, les vecteurs et les prophylaxies
- Informer les populations pour les mobiliser et pour gérer plus sereinement les crises quand elles surviennent ;
- Promouvoir l'usage raisonné des anti-infectieux afin d'éviter que les agents infectieux deviennent résistants et donc plus difficilement traitables ;
- Adapter les messages en fonction des groupes les plus vulnérables et prendre en compte les résistances au changement ;
- Elaborer une communication efficace et adaptée grâce à la mise en place d'un système permanent d'observation des réactions de la population sur l'exemple de ce qui est pratiqué en Grande-Bretagne ;
- Adapter la communication sur le risque sur des données en temps en réel
5. Inventer ou développer des méthodes de concertation pluri-disciplinaires les plus larges
- Organiser un travail de prospective sur le modèle britannique pour créer la reconnaissance mutuelle et les habitudes de travail et surtout la confiance entre les différents intervenants ;
- Mettre en place un groupe d'expertise multidisciplinaire permanent ;
- Travailler régulièrement sur les consensus, notamment quand des éléments ou des informations nouvelles apparaissent (par exemple autour des maladies à tiques) ;
- Etablir des plans de lutte intersectoriels ;
- Partager de manière interinstitutionnelle et intersectorielle les données actualisées et les outils de surveillance en amont des crises ;
- Organiser des rencontres (forums, conférences, symposiums) pour favoriser les interactions entre chercheurs et administrations, acteurs de terrain et associations ;
- Faciliter la création de formations à la recherche et promouvoir la recherche interdisciplinaires ;
- -Intégrer des experts en santé publique et en sciences humaines et sociales dans les comités d'alerte ;
- Garantir l'accès aux bases de données épidémiologiques et aux banques d'échantillons ;
- Renforcer les équipes de modélisation de dynamiques d'épidémies afin de fournir une aide à la décision solide aux autorités sanitaires ;
- Donner plus de place à la parole des professionnels de santé (par exemple sur le modèle des groupements régionaux sur la grippe en France) ;
6. Réintroduire des protocoles classiques de lutte contre les pandémies
- Transmettre aux populations et tout particulièrement aux touristes et aux professionnels, de manière transparente, la prophylaxie et les mesures traditionnelles de protection contre les pandémies actuelles (rougeole, dengue, tuberculose) ;
- Les informer de la même manière sur les grandes pandémies passées (H1N1, SRAS) et l'analyse a posteriori qui peut en être faite ;
- Utiliser les nouveaux media pour mettre en place une large interactivité afin de partager les consensus scientifiques ;
- Demander aux responsables de l'action publique en France (Agences, ministères), d'inter réagir régulièrement avec les professionnels de santé par le recours à des moyens de communication modernes (internet, visio-conférence etc....) pour partager la connaissance et assurer les nécessaires aller-retour nombreux avec le terrain ;
7. Promouvoir de nouveaux outils d'intervention sur les maladies infectieuses émergentes
- Adapter la communication aux spécificités d'internet (« l'Infodémie ») ;
- Renforcer les réseaux de surveillance et d'alerte en améliorant l'articulation et l'intégration au niveau national des réseaux de veille (ECDC, OMS, CDC) ;
- Participer aux réseaux internationaux d'échange de données ;
- Disposer d'un fonds d'urgence rapidement mobilisable sur le modèle du fonds européen d'action contre les catastrophes naturelles (Fond Barnier) afin de permettre la mise en place en urgence d'un programme d'identification, d'évaluation et de réponse face aux risques des maladies infectieuses émergence ;
- Mettre en place un plan prospectif national et rassembler les financements disponibles mais non attribués au bénéfice de la recherche sur les maladies émergentes comme l'INRA le pratique déjà pour sa part sur les zoonoses ;
- Optimiser l'utilisation d'outils tels qu'OpenStreetMap pour mettre en relation les différents acteurs de santé publique en cas de crise sanitaire et intégrer la géolocalisation dans les plans
8. Réguler les mouvements de praticiens de la santé des pays du Sud vers les pays du Nord et au sein des pays du Nord entre les pays demandeurs de praticiens et les pays exportateurs de praticiens
- Favoriser une diplomatie pour la santé et renforcer l'aide publique au développement ;
- Suivre les mouvements migratoires des professionnels de santé et construire des objectifs partagés de l'équilibre des compétences médicales dans le monde ;
- Engager des actions de formation en ressources humaines du Nord vers le Sud en généralisant l'échange de bonnes pratiques ;
9. Soutenir et orienter la recherche sur les vaccins et les thérapeutiques des maladies infectieuses
- Analyser et construire des plans d'actions pour la recherche vaccinale et plus largement médicale pour des pandémies concernant actuellement seulement le Sud (comme cela a été fait pour la tuberculose, les fièvres hémorragiques) ;
- Renforcer les financements de la recherche médicale, infectiologie et microbiologie ;
- Développer des plateformes de recherche et de veille dans les zones à risque afin d'anticiper l'émergence et la diffusion des nouvelles menaces des maladies infectieuses émergentes ;
- Soutenir la production des vaccins et favoriser la recherche vaccinale en France à travers le développement de partenariats public-privé ;
- Renforcer la participation de la France aux processus engagés par l'OMS, l'OIE et la FAO ;
- Participer aux réseaux internationaux d'échanges de données ;
- Croiser certaines formations de médecine humaine et vétérinaire ;
- Poursuivre les recherches sur le franchissement de la barrière d'espèce ;
- Organiser des colloques communs recherche vétérinaire et recherche en santé humaine ;
10. Faire des efforts d'organisation de la logistique et encourager la coopération décentralisée entre collectivités locales du Nord et du Sud
- Reconnaître la coopération décentralisée comme un levier d'action de long terme et faciliter, encourager, guider les coopérations dans le domaine de la santé à l'image des actions des Villes et des Départements en France ;
- Structurer des réseaux d'épidémiologie dans les grandes zones de pandémies du monde notamment en fonction des zones prioritaires (Afrique centrale, Asie du Sud-Est, Amazonie) ;
ANNEXES
1. Liste de quelques nouveaux agents responsables de maladies récentes chez l'humain, identifiés de 1976 à 2005
D'après Guégan et Choisy (2008), modifié de Woolhouse et Antia (2007)
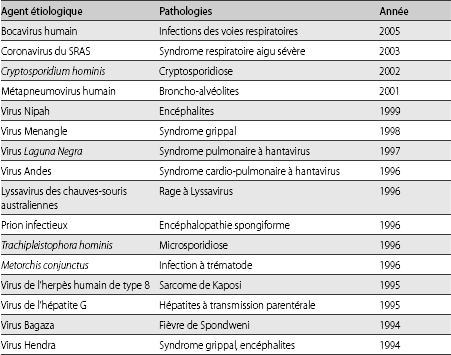
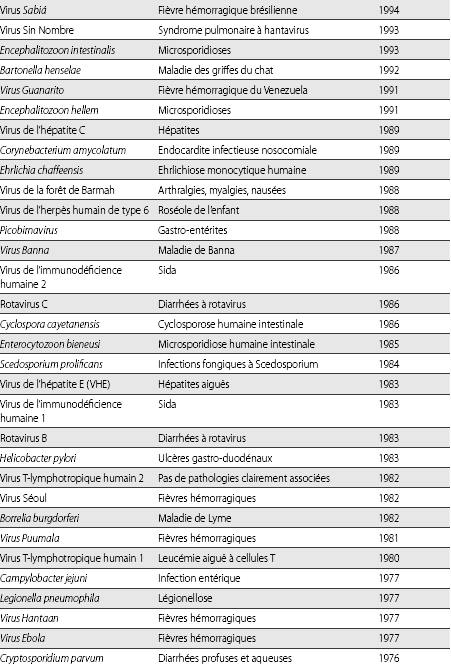
2. La France et le Fonds Mondial de lutte contre le sida, la tuberculose et le paludisme
a) Informations générales50 ( * )
• Historiquement, la France a été
très fortement impliquée dans la création du Fonds Mondial
en 2001, où elle a joué un rôle déterminant dans sa
promotion lors du sommet du G8 à Evian en 2003.
Ce soutien politique et financier a été explicitement renouvelé, jusqu'à aujourd'hui.
• A ce jour, la France a contribué à
hauteur de 1, 825 milliard d'euros pour la période 2001-2010, se
positionnant ainsi comme
le premier contributeur européen au
Fonds Mondial et le deuxième donateur à l'échelle
internationale après les Etats-Unis
. La contribution
française doit augmenter de 20 % pour la période 2011-2013
avec une promesse de 1,080 milliard d'euros sur trois ans.
• La France participe également au financement
du Fonds Mondial par le biais du
Fonds Européen de
développement (FED
) qui est l'instrument principal de l'aide
communautaire à la coopération au développement aux
États d'Afrique, des Caraïbes et du Pacifique (ACP).
• La France, pays pilote dans les réflexions
sur les mécanismes de financement innovants du développement, est
un des principaux soutien et financeur du Fonds Mondial et d'UNITAID. A ce
titre, elle porte
un intérêt particulier à la
collaboration entre le Fonds Mondial et UNITAID
à la fois dans
le domaine de leurs coopérations opérationnelles
d'activités présentes et futures mais également de celui
de leurs articulations financières qui s'expriment par la contribution
financière d'UNITAID aux projets du Fonds mondial. La France soutient
également la mise en place de l'AMFm (Affordable Medicine Facility for
malaria) dont le Fonds Mondial assure la gestion. Priorités de la
politique française de coopération au développement et ses
positions par rapport au Fonds Mondial
• Le Fonds Mondial souligne la nécessaire
complémentarité et intégration du multilatéral et
du bilatéral. Cette complémentarité est d'autant plus
importante au regard des projections des besoins de financement 2011-2013 qu'il
est aujourd'hui nécessaire de soutenir la qualité et le suivi,
des programmes mis en oeuvre dans les pays, en particulier à travers une
assistance technique efficace.
• Le Fonds Mondial considère qu'il est
important d'investir dans les systèmes de santé en même
temps que dans la réponse aux trois maladies. Le soutien financier
apporté pour lutter contre les maladies contribue efficacement à
renforcer les systèmes de santé, notamment dans les pays
où les trois maladies représentent une part importante des taux
de mortalité et de morbidité. En outre, le Fonds Mondial investit
déjà plus de 50 % de ses ressources dans le soutien aux
infrastructures de santé.
b) Fonds Mondial et visibilité de la France
Le Fonds Mondial investit d'une manière importante en Afrique subsaharienne, notamment en Afrique francophone. La présence française dans les mécanismes de coordination nationale (CCM) de ces pays est importante (les délégations de la France sont présentes dans 20 pays) et la visibilité française devrait augmenter ultérieurement grâce au renforcement de l'assistance technique aux pays.
c) Crise du Fonds mondial 51 ( * )
- Depuis 2008, l'aide internationale pour la lutte contre le sida a diminué de 10 %.
- Les promesses de financements des donateurs lors de la conférence de reconstitution en 2010 pour la période 2011/2013 n'a pas été à la hauteur des besoins : sur les 20 milliards de dollars réclamés a minima par le Fonds mondial pour faire face aux nouveaux enjeux et financer ses programmes au cours de la période 2011-2013, seuls 11,7 milliards ont été annoncés (8,5 milliards d'euros). Sur ces 11,7 milliards, 9,9 étaient d'ores et déjà engagés pour la continuité des programmes en cours. Il restait donc 1,8 milliards pour financer de nouveaux programmes et élargir l'accès aux antirétroviraux pour les trois prochaines années, mais certains pays donateurs ont baissé ou bien renoncé à leurs engagements et le secrétariat estime maintenant que seulement 9,5 milliards de dollars sur les 11,7 seront effectivement décaissés.
- Le 22 novembre 2011, lors du dernier conseil d'administration du Fonds mondial, faute de financements suffisants les pays donateurs ont annulé le lancement d'un nouveau cycle de financement (le round 11) censé prendre en charge environ 500,000 malades du sida dans les pays pauvres.
- Plusieurs pays comme l'Italie, les Pays-Bas, le Danemark, la Belgique, l'Union Européenne n'ont pas versée la contribution à laquelle ils s'étaient engagés.
- Jusqu'ici, le Fonds a produit en moyenne un cycle de financement par an, pour un montant moyen de deux milliards de dollars, permettant de prendre en charge environ 500,000 malades du sida. C'est la première fois dans l'histoire du Fonds mondial qu'un cycle de financement promis aux pays pauvres est annulé.
Les pays riches ont décidé de repousser à 2014 voire 2015 au plus tôt toute nouvelle possibilité d'accès au traitement pour les 34 millions de séropositifs. D'ici là, les pays pauvres ne pourront plus demander de l'aide que pour élargir l'accès au traitement à tous les malades, ceci dans le cadre d'une nouvelle demande de financement. Lors de ce conseil d'administration, les pays pauvres avaient déposé auprès des pays riches une demande officielle de ne pas annuler le 11eme cycle de financement. Les pays pauvres proposaient de décaler ces financements à après la prochaine Reconstitution du Fonds mondial (fin 2013), quitte à annuler ces financements si la Reconstitution ne permettait pas de mobiliser suffisamment de financements. Mais les pays riches ont refusé cette option ; ils ont imposé l'annulation pure et simple du Round 11.
3. Le CCM indien
Le Mécanisme de coordination pays (CCM) est établi en réponse aux exigences et recommandations du Fonds mondial. Au niveau national, le Mécanisme de coordination nationale est un partenariat composé de tous les intervenants clés en réponse aux trois maladies. Le CCM ne gère pas le financement du Fonds mondial lui-même, mais est chargé de soumettre les propositions des pays au Fonds mondial et la nomination des entités responsables de l'administration du fonds , ainsi que de superviser la mise en oeuvre des subventions. Le CCM doit être de préférence un organisme déjà existant, mais un pays peut décider de créer une nouvelle entité pour servir de CCM.
Le CCM indien existe depuis Décembre 2002 et a réussi à obtenir des subventions du Fonds mondial. Le CCM joue le rôle d'un conseil dans le pays et facilite et supervise les subventions du Fonds mondial sur le sida, la tuberculose et le paludisme.
Au cours de son existence, le CCM indien est devenu un véritable partenariat multi-acteurs, avec une représentation de tous les secteurs. Les secteurs représentés comprennent le gouvernement, le secteur privé, la société civile, les personnes vivant avec les maladies, les institutions académiques et de recherche et les organismes multilatéraux et bilatéraux . En Juin 2009, le CCM a été reconstitué en Inde suite à une sélection transparente et le processus électoral. Le CCM reconstitué a grandit et comprend maintenant 40 membres.
Les mécanismes de coordination sont au coeur de l'engagement du Fonds mondial pour l'appropriation locale et la prise de décision participative. Ces partenariats permet de développer et de soumettre des propositions de subvention au Fonds mondial basé sur les besoins prioritaires au niveau national. Après approbation de la subvention le CCM supervise l'avancement de l'exécution.
Actuellement, le portefeuille de l'Inde des subventions du Fonds mondial est d'environ 956 millions de dollars (417 millions de dollars décaissés à ce jour).
4. Les enjeux de la production de médicaments
a) l'accès aux médicaments génériques 52 ( * )
Accès universel aux médicaments pour arrêter l'épidémie du sida
En 2011, 30 ans après la découverte des premiers cas, le sida tue encore 2 millions de personnes chaque année et pour 2 personnes mises sous traitements, on déplore 5 nouvelles contaminations. Si en France, les personnes séropositives au VIH dépistées et traitées à temps ont aujourd'hui une espérance de vie proche de celle du reste de la population, il n'en va pas de même dans les pays à moyen ou faible revenu, où se concentrent 97 % des nouvelles infections .
Aujourd'hui, nous savons que nous pouvons arrêter l'épidémie de sida grâce aux traitements qui sont aussi un outil de prévention, car ils peuvent empêcher la transmission du virus : les études 53 ( * ) les plus récentes nous montrent que la mise sous traitement antirétroviral précoce du partenaire séropositif dans un couple sérodifférent, réduit de 96 % le risque de contamination du partenaire séronégatif.
Une étude publié le 3 juin 2011 dans le Lancet 54 ( * ) montre que pour garantir l'accès universel aux traitements et à la prévention, un investissement au niveau mondial de 15, 4 milliards d'€ (22 milliards de $) par an est nécessaire. Cet investissement pourrait prévenir 12, 2 millions de nouvelles infections et 7, 4 millions de décès lies au VIH entre 2011 et 2020, ce qui correspond à 29,4 millions d'années de vie gagnées. Chaque année de vie gagnée correspond à un coût-bénéfice de + 742 € (1060$). Ainsi, les efforts financiers à hauteur des besoins qui seraient faits aujourd'hui constituent un investissement pour demain.
Garantir que le traitement soit abordable est déterminant. La concurrence entre les fabricants de médicaments génériques a permis de réduire le prix des antirétroviraux de plus de 99 % durant la dernière décennie. Mais il y a encore beaucoup à faire pour réduire le prix des médicaments, en particulier les plus récents.
b) Brevets, licences obligatoires, OMC : le contexte pour comprendre 55 ( * )
Comment connaît-on la qualité des génériques ?
Les génériques de qualité sont ceux qui possèdent la certification de l'Organisation Mondiale de la Santé (OMS). L'Agence du Médicament américaine (la Food and Drug Administration , FDA) octroie aussi des certifications de qualité pour les génériques d'antirétroviraux. Tous les médicaments certifiés par la FDA le sont automatiquement aussi par l'OMS.
Pour obtenir la certification de qualité par la FDA ou l'OMS, un laboratoire génériqueur doit prouver qu'il respecte certaines normes de qualité définies en amont par ces deux agences. Ce processus est très complexe, lent et coûteux. Dans les pays en développement, seule une minorité des fabricants réussissent à aller jusqu'au bout du processus .
Les bailleurs internationaux qui acceptent de payer les antirétroviraux (PEPFAR, Fonds mondial, UNITAID) limitent leurs achats d'antirétroviraux aux seuls produits bénéficiant d'une certification FDA ou OMS .
D'où viennent les génériques ?
L'Inde est peu ou prou le seul exportateur mondial d'antirétroviraux génériques . Les génériqueurs indiens ont pris une large longueur d'avance sur les autres pour ce qui est de (i) obtenir la certification de qualité par l'OMS et la FDA, (ii) commercialiser dans un grand nombre de pays, et (iii) produire au meilleur coût/prix.
Qu'est-ce qu'un brevet ?
Un brevet est un titre de propriété qui porte non pas sur un terrain ou une entreprise, mais sur une invention. De même qu'un Etat étranger ne peut pas émettre un titre de propriété foncière pour un terrain en France, la France ne peut pas émettre un brevet pour l'exploitation d'une invention à l'étranger . Les brevets sont des titres de propriété strictement nationaux : il faut déposer son brevet dans chaque pays où l'on souhaite exercer son droit de propriété (afin de pouvoir y traduire en justice ceux qui ne le respectent pas).
Comment fonctionne un brevet ?
Un brevet sert à obtenir un monopole sur l'exploitation d'une invention. Le monopole conféré par un brevet se matérialise par le droit exclusif de fabriquer et de commercialiser l'invention brevetée .
Ces droits exclusifs permettent au propriétaire d'un brevet de poursuivre en justice toute personne ou entreprise qui aurait fabriqué ou commercialisé l'invention sans l'accord du propriétaire. Dans ce cas, le contrefacteur sera condamné à rembourser le propriétaire du brevet pour les pertes commerciales subies.
Les brevets assurent des monopoles aux entreprises, les rétribuant ainsi de leurs investissements en Recherche et Développement (R&D). L'existence d'un monopole, parce qu'il protège de la concurrence, permet à l'entreprise qui le détient d'imposer librement des prix très élevés, sans crainte de concurrence. L'entreprise peut ainsi engranger des recettes importantes et maximiser ses profits.
Quels problèmes les brevets posent-ils pour l'accès aux médicaments ?
Les brevets ont pour objet de rémunérer les propriétaires des brevets, en leur donnant un monopole et en leur permettant d'imposer un prix élevé, par rapport au coût marginal de fabrication (qui correspond au coût de fabrication d'une unité supplémentaire).
Lorsqu'il n'y a pas de monopole, de nombreux génériqueurs peuvent fabriquer le médicament, et se font concurrence. Cette concurrence entre génériqueurs les force à baisser leurs prix, et au final les clients payent un prix proche du prix coûtant.
La concurrence générique est le seul moyen connu d'atteindre des prix réellement bas. Par comparaison, les prix soi-disant « humanitaires » que pratiquent parfois les laboratoires monopolistiques sont toujours beaucoup plus élevés que les prix résultants de la concurrence générique.
Qu'est-ce qu'une licence obligatoire ?
Le brevet est un monopole sur une invention, une interdiction à autrui d'exploiter l'invention. Une licence est une autorisation d'exploiter l'invention, par quelqu'un d'autre que le propriétaire du brevet.
Une licence est volontaire quand c'est le propriétaire du brevet lui-même qui décide d'autoriser autrui à exploiter l'invention couverte par son brevet . Il faut payer pour obtenir une licence volontaire -- en général il faut reverser au propriétaire du brevet un pourcentage du chiffre d'affaires réalisé grâce à la licence ( royalties ).
Par contraste avec une licence volontaire, une licence obligatoire est un instrument juridique qui permet à l'Etat d'un pays de lever d'autorité le monopole qui existe sur un produit donné couvert par un brevet donné.
Cette suppression du monopole est une possibilité expressément prévue par la loi -- un pouvoir souverain que possèdent les Etats, au nom de l'intérêt public. Dans l'accord de l'OMC sur la propriété intellectuelle (voir paragraphe ci-dessous), la procédure de licence obligatoire est expressément prévue, à l'article 31.
A noter : que ce soit dans le cadre d'une licence volontaire comme dans le cadre d'une licence obligatoire, dans tous les cas le laboratoire propriétaire du brevet percevra une redevance sur les ventes de génériques, dont le montant est fixé par le juge (en général 4 %).
Qu'est-ce que l'ADPIC (« TRIPS » en anglais) ?
L'ADPIC, c'est l'Accord sur les Droits de Propriété Intellectuelle liés au Commerce (« TRIPs » en anglais - Trade-Related Intellectual Property). C'est l'un des accords internationaux signés par tous les Etats, lorsque ceux-ci créèrent l'Organisation Mondiale du Commerce, en 1994 (les autres accords de l'OMC touchent à d'autres secteurs du commerce international : produits agricoles, produits manufacturés, commerce des services, etc.)
L'objet de l'ADPIC est de créer des normes minimales mondiales en matière de monopoles dits « de propriété intellectuelle », que tous les pays du monde, même les plus pauvres, devront respecter.
Au sein de l'ADPIC, c'est l'article 31 qui énonce les règles que tous les Etats Membres de l'OMC doivent respecter, lorsqu'ils décident d'utiliser la procédure de licence obligatoire pour lever un brevet.
Qu'est-ce que la Déclaration de Doha sur les ADPIC et la Santé ?
La Déclaration de Doha sur les ADPIC et la Santé est une décision de l'OMC portant sur les possibilités d'accès aux médicaments génériques subsistant à l'intérieur du cadre restrictif de monopoles imposé par l'accord ADPIC.
La Déclaration de Doha date de novembre 2001.
La Déclaration de Doha faisait suite au constat, par la communauté internationale, que les prix des antirétroviraux de marque dans les pays en développement sont tellement élevés qu'ils obèrent toute possibilité d'accès aux soins pour les malades du sida, et qu'il est moralement inacceptable que les brevets empêchent les malades des pays en développement d'accéder aux versions génériques bon marché des antirétroviraux existant en Inde.
L'article 4 de la Déclaration de Doha affirme la prééminence des enjeux sanitaires sur les enjeux purement commerciaux (« l'ADPIC devrait être mis en oeuvre d'une manière qui appuie le droit des Membres de l'OMC de protéger la santé publique et, en particulier, de promouvoir l'accès de tous aux médicaments »).
L'article 5(b) de la Déclaration de Doha rappelle que les Etats Membres ont toute latitude pour utiliser les licences obligatoires (« Chaque Membre a le droit d'accorder des licences obligatoires et la liberté de déterminer les motifs pour lesquels de telles licences sont accordées »).
Ainsi, la Déclaration de Doha de novembre 2001 invite clairement les pays pauvres à recourir aux licences obligatoires lorsque cela s'avère nécessaire pour lever les monopoles et faire baisser les prix des médicaments.
Qu'est-ce qui a permis la victoire de Doha en 2001 ?
La Déclaration de Doha sur les ADPIC et la Santé, qui reconnaît le droit des Etats à lever les brevets pharmaceutiques et importer des versions génériques, est une victoire pour les activistes sida et un camouflet pour les multinationales pharmaceutiques et leurs pays d'origine.
De nombreux facteurs se sont ajoutés pour permettre cette victoire en 2001 :
• l'activisme mené par une grande coalition d'associations, type MSF, Health GAP, AIDES, Oxfam, Act Up, et d'autres.
• la priorité politique donnée au sida au début des années 2000 (la déclaration du Conseil de Sécurité de l'ONU affirmant que le sida menace la stabilité du monde, la tenue par l'Assemblée Générale de l'ONU d'une session spéciale dévolue au sida, la décision du G8 de créer un Fonds mondial de lutte contre le sida, etc)
• la très grande attention médiatique donnée au sida et à l'accès aux antirétroviraux
• l'image désastreuse dont souffraient les laboratoires pharmaceutiques en 2001, suite au fameux `procès de Prétoria', où l'industrie pharmaceutique avait traîné Nelson Mandela (président du pays le plus ravagé par le sida) devant les tribunaux pour empêcher l'Afrique du Sud de se procurer des médicaments génériques afin de soigner ses malades. Le `procès de Prétoria' avait choqué l'opinion mondiale, à tel point que les laboratoires avaient été contraints de retirer leur plainte contre l'Afrique du Sud.
• la menace, proférée publiquement et officiellement par le ministre américain de la santé, d'émettre une licence obligatoire sur le médicament anti-anthrax `Ciprofloxacine', si le laboratoire propriétaire du brevet ne renonçait pas à en augmenter le prix (c'était un mois après l'attentat du 11 septembre, au moment où les Etats-Unis subissaient des attentats à base de colis postaux piégés aux germes d'anthrax, et le laboratoire propriétaire du brevet sur le médicament anti-anthrax a voulu en profiter pour augmenter le prix).
• la très forte unité des pays du Sud sur la question `accès aux médicaments', en particulier l'unité entre l'Inde, le Brésil et le Groupe Africain. Cette unité est très rare - d'habitude les pays riches réussissent très bien à monter le Sud les uns contre le autres.
• le fait que l'AG de l'OMC à Doha en 2001 faisait suite à l'AG de l'OMC à Seattle en 1999, qui s'était soldée par un désastre politique pour les Etats-Unis et les autres pays riches, car non seulement les activistes anti-mondialisation avaient bloqué la ville de Seattle et exposé au monde entier les décisions iniques prises dans le cadre de l'OMC, mais en plus les pays en développement avaient fait bloc uni, et avaient tous claqué la porte des négociations. A l'AG suivante à Doha, les pays riches ont pris les pays du Sud au sérieux, car ils savaient que s'ils se montraient trop intransigeants, Doha se solderait par un deuxième échec, et l'OMC comme lieu de négociation commercial décèderait.
Que s'est-il passé depuis 2001 et Doha, en matière de lutte contre les monopoles de brevet ?
2002 : les pays du Sud se mettent massivement à importer des versions génériques des antirétroviraux, mais sans émettre de licence obligatoire . Alors que ces importations sont illégales dès lors qu'il existe un brevet sur le médicament concerné dans le pays concerné, presque aucun laboratoire occidental n'ose attaquer en justice contre ces importations.
2003 : Le bloc uni des pays du Sud à l'OMC se disloque.
Echec à l'OMC pour le mouvement pro-accès, sur la question spécifique du droit à exportation des génériques fabriqués sous licence obligatoires (de l'Inde vers l'Afrique par exemple).
Les laboratoires obtiennent l'adoption, par les Etats Membres de l'OMC, du texte juridique qu'ils avaient proposé pour encadrer les exportations de génériques sous licence obligatoire. Les dispositions prévues par ce texte sont si lourdes, et font peser tellement de risques sur les génériqueurs et les Etats qui voudraient l'utiliser, que en réalité le texte est inapplicable.
2004-2005 : tentatives par différents groupes activistes d'amener des pays du Sud à se saisir de la Déclaration de Doha, en émettant officiellement des licences obligatoires. Echec.
2006 : anniversaire des 5 ans de la Déclaration de Doha. Cinq ans après, toujours aucune licence obligatoire émise. L'Union Européenne obtient que la procédure de 2003 (sur les exportations de génériques fabriqués sous licence obligatoires) soit gravée dans le marbre éternel de l'OMC, afin qu'il soit impossible de la modifier et de la rendre plus applicable.
2007 : début de la campagne activiste en faveur du Patent Pool
Pourquoi les licences obligatoires sont-elles si peu utilisées ?
Les seuls pays à avoir annoncé officiellement l'émission de licences obligatoires sur les antirétroviraux sont la Thaïlande, le Brésil et l'Equateur.
Les autres pays n'osent pas le faire. A la place, ils mettent en place l'une des 3 stratégies suivantes:
(i) soit ils importent illégalement des ARV génériques, comptant sur le fait que le laboratoire détenteur du brevet n'osera pas les traîner en justice (à cause du fait que cela nuirait considérablement à son image, et ne ferait que déclencher l'expropriation officielle du brevet)
(ii) soit ils émettent des licences obligatoires « secrètes », qui ne sont jamais annoncées officiellement, ni publiées au Journal Officiel. Ces licences « secrètes » sont à la limite de la légalité, mais elles néanmoins davantage de protection que le fait de simplement importer illégalement le générique.
(iii) soit ils importent uniquement des génériques des ARV qui ne sont pas brevetés chez eux (pour les anciens ARV, de nombreux laboratoires n'avaient pas déposé de brevet en dehors des pays disposant d'une capacité de fabrication locale).
Pourquoi les molécules les plus récentes ne sont-elles pas disponibles en générique ?
Pour trois raisons fondamentales
• Parce qu'elles sont récentes, brevetées en Inde (l'Inde étant le principal pays producteur d'ARV génériques, et souvent, l'unique)
• Parce que certaines sont des molécules dites « de troisième ligne » selon les recommandations de l'OMS, pour lesquelles les prescriptions sont beaucoup moins nombreuses que pour celles dites « de première ligne ».
• Parce que, comme ces médicaments récents n'existent pas en générique et restent chers, l'OMS ne les recommandent pas en première ligne, alors qu'ils le sont dans les pays développés
Pourquoi ces molécules, sous monopole en Inde et indisponibles en générique, ne sont-elles pas soumises à licence obligatoire ?
a) pourquoi l'Inde d'émet pas de licence obligatoire
(i) le cas des génériqueurs indiens :
L'essentiel de leurs profits vient des exportations de génériques vers les Etats-Unis et l'Europe. S'il y a un marché intéressant à prendre en Afrique, ils le prennent, mais ce n'est qu'un simple à-côté, pas leur priorité.
(ii) le cas du gouvernement indien :
L'Inde est l'un des pays du monde où les dépenses publiques de santé par habitant sont les plus faibles. Le gouvernement se soucie très peu de ses propres malades pauvres, et ne cherche pas à les soigner. L'Inde est l'un des pays où la part de malades du sida recevant un traitement est la plus faible.
L'Inde est le troisième exportateur mondial de logiciels informatiques, derrière les Etats-Unis et l'Allemagne. Les logiciels informatiques sont les produits de haute technologie, couverts par des monopoles type brevets.
L'Inde ne voit aucun intérêt à nuire à ses relations commerciales avec les Etats-Unis et l'Europe au nom d'un problème (les licences obligatoires) dont elle n'a cure.
b) le cercle vicieux `oeuf et poule' entre indisponibilité du générique et non-volonté d'émission de licence obligatoire
i) une attente de 3 ans souvent rédhibitoire
Pour les ARV récents brevetés presque partout, il n'existe pas encore de version générique du produit, nulle part dans le monde. Or, entre le moment où un génériqueur décide de se lancer sur un produit donné, et le moment où le produit obtient l'agrément de l'OMS, il y a en moyenne 3 ans de travail. Si bien que, lorsqu'un gouvernement est prêt à émettre une licence obligatoire le jour n , il sait qu'il ne pourra pas se mettre à importer le générique avant 3 ans.
ii) un marché de taille souvent insuffisante
Pour pouvoir commercialiser un produit, les génériqueurs doivent investir dans le développement industriel et réglementaire ainsi que dans la production. Cela leur coûte des sommes qui pour eux sont importantes. Avant d'investir, ils examinent soigneusement les perspectives de rentabilité, et surtout les perspectives de marché et de ventes. L'industrie générique fonctionne sur le principe de prix bas et de volumes très élevés. Les génériqueurs ne se lancent donc uniquement quand ils sont sûrs de disposer d'un marché suffisamment important pour rentabiliser leurs investissements malgré les bas prix.
Lorsqu'un seul pays émet une licence obligatoire, il est rare que ce pays à lui seul constitue un marché suffisamment grand pour justifier l'investissement du génériqueur (surtout lorsque même la molécule active elle-même n'est encore fabriquée par personne).
Ainsi, pour les ARV récents qui sont brevetés dans la plupart des pays, il faudrait émettre une licence obligatoire non seulement en Inde, mais dans environ la moitié des pays où le brevet existe, si l'on veut arriver à une taille de marché qui justifie, pour les génériqueurs indiens, d'investir les millions de dollars nécessaires pour développer, fabriquer et faire homologuer une version générique du produit.
iii) un cas concret
Imaginons que l'Afrique du Sud émette une licence obligatoire sur un ARV récent. Comme ce pays concentre près de 20 % des malades sous traitements au Sud, on peut imaginer que le marché national sud-africain suffise à motiver un génériqueur indien à se saisir de cette opportunité commerciale, et à se lancer dans la production du générique demandé dans le but de fournir la licence obligatoire sud-africaine. Mais encore faut-il, pour ce génériqueur indien, réaliser toutes les étapes intermédiaires avant la commercialisation du générique, au niveau de la recherche, de la fabrication et de l'homologation OMS (3 ans, parfois 5).
Ainsi, quand un gouvernement émet une LO sur un médicament qui n'existe nulle part en générique, il sait qu'il n'en touchera pas les dividendes sanitaires avant 3 ans - peut-être jamais (si le marché n'est pas suffisant pour motiver un génériqueur à se lancer dans cette niche).
iv) un rapport bénéfice-risque désincitatif pour les gouvernements
Il est très difficile pour un gouvernement d'accepter de subir le coût politique d'une licence obligatoire, mais de devoir subir ce coût pendant 3 ans avant de commencer à toucher les bénéfices sanitaires issus de l'importation du générique.
Pis, pour les pays dont le marché national est trop faible pour motiver un génériqueur à fabriquer (des qui risquent donc fort, même après avoir émis une LO, de ne jamais recevoir de générique), il est presque impossible de prendre le risque de se lancer dans une licence obligatoire (et d'en subir les coûts politiques pour rien).
Patent Pool une piste de travail pour un meilleur accès aux génériques
Le « Medicine Patent Pool », est une communauté de brevets médicaux crée en 2010 par l'organisation internationale UNITAID. Son objectif est de faciliter l'accès aux soins contre le sida , la tuberculose et le paludisme dans les pays les plus pauvres. A travers le Patent Pool, les détenteurs des brevets partagent leurs brevets entre eux ou avec un tiers un producteur de génériques et le producteur de génériques paye des royalties au détenteur du brevet.
Il s'agit d'une licence dite volontaire contrairement au caractère obligatoire des licences prévues dans le cadre des accords sur la propriété intellectuelle :
A quoi sert le Patent Pool ? Quel est son rôle dans la lutte pour les génériques ?
• A faire en sorte que les laboratoires se mettent tous à accepter le principe de laisser génériquer leurs produits dans les pays pauvres, à travers des licences volontaires.
• Le fait qu'un laboratoire négocie une licence volontaire avec un organisme de santé publique comme Patent Pool ou UNITAID est une garantie pour améliorer le contenu et les conditions d'une licence volontaire, par rapport à la situation où un laboratoire émet une licence volontaire unilatérale.
c) Génériques - Les médicaments indiens subissent une pression de plus en plus forte 56 ( * )
Le procès Novartis
L'Inde est reconnue par tous comme étant «la pharmacie des pays en développement». Le pays produit des médicaments génériques à bas prix destinés à 150 pays en développement en Asie, Amérique latine et Afrique. Mais l'aptitude du pays à fournir des médicaments à prix abordables à des millions de personnes est menacée par Novartis qui conteste devant la cour suprême indienne la section 3(d) de la Loi indienne sur les brevets, une clause cruciale pour protéger l'accès à la santé.
Durant les cinq dernières années, le laboratoire Novartis a traîné le gouvernement indien devant les tribunaux du pays pour essayer de faire changer cette loi. Novartis a perdu ce procès. Mais aujourd'hui, à travers cette nouvelle affaire judiciaire, Novartis tente de nouveau d'affaiblir la section 3(d), une clause spécifiquement prévue par le parlement indien pour anticiper les demandes abusives de brevets des firmes pharmaceutiques.
Si Novartis gagne ce procès et obtient un changement de l'interprétation de la section 3(d) en parvenant à l'enregistrement du brevet sur son traitement contre le cancer Imatinib Mesylate, alors l'Inde sera forcée d'octroyer de plus en plus de brevets ce qui reviendra au final à une mise à mort de la production de génériques et à une augmentation démesurée du prix des médicaments. La capacité de l'Inde à agir en pharmacie des pays en développement dépend ainsi de cette bataille juridique entre Novartis et le gouvernement indien.
Alors que Novartis joue avec les intérêts des malades du monde entier touchés par le VIH/sida ou par des cancers, la firme suisse continue à faire des bénéfices énormes ; en 2010, elle enregistrait 10 milliards de dollars de bénéfices net. La firme se vante de soutenir la croissance économique de la Suisse et d'avoir protégé le pays des conséquences directes de la crise financière. Mais c'est au prix de la santé et de la vie de millions de personnes dans les pays en développement.
La prochaine audience du procès se
déroulera à New Delhi le 28 février prochain (A ce sujets
Act up a lancé une pétition contre le laboratoire Novartis que
AIDES a relayé
http://actupbasel.org/actupbasel/?Join-the-global-campaign-against
).
d) Les accords commerciaux Inde-UE
« L'UE veut nous renvoyer à une époque où nous regardions en vain les membres de notre famille et nos amis lutter contre la maladie et la mort, parce que de grandes entreprises et leurs gouvernements avaient décidé de faire passer les bénéfices avant les personnes. »
Loon Gangte, Delhi Network of Positive People (DNP+)
Source : Aides
En 2001, les génériques produits en Inde ont permis de faire baisser le prix des premières lignes utilisées contre le sida de 15 000 $ par personne et par an à 350 $. 80 % des personnes vivant avec le VIH sous traitement ARV dans les pays en développement bénéficient d'un générique produit en Inde. Plus de 90 % des médicaments pédiatriques contre le sida sont fabriqués par des firmes indiennes. Tout cela risque d'être remis en cause si l'Inde ne refuse pas les clauses sur la propriété intellectuelle dans son accord commercial avec l'Europe.
En janvier dernier, un nouveau tour de négociations sur la propriété intellectuelle s'est déroulé entre les négociateurs Indiens et Européens dans le cadre de discussions sur l'accord de libre-échange qu'ils négocient (ALE). D'après les médias, citant notamment un représentant européen, les discussions auraient progressé significativement sur la question des médicaments.
Le 10 février 2012 , lors du sommet entre l'Union Européenne et l'Inde qui se tiendra à Delhi, l'Inde et l'Union Européenne doivent finaliser le cadre politique de cet ALE. Les groupes et organisations en Inde s'inquiètent particulièrement de l'évolution des négociations sur la propriété intellectuelle sur quoi vont-elles aboutir.
La commission européenne et l'Inde vont-elles conclure un accord comprenant des clauses qui entraveront fondamentalement la capacité pour l'Inde à produire des médicaments génériques de qualité à prix abordables et de les exporter dans les autres pays en développement ?
Depuis 2007, les malades du sida en Inde et à travers le monde maintiennent la pression pour que l'Inde ne signe pas un accord commercial avec la Commission Européenne contenant des clauses sur la propriété intellectuelle qui vont mettre en danger l'accès aux médicaments génériques. Les activistes internationaux ont appelé à une semaine d'action à travers le monde du 6 au 10 février 2012 sur l'accord de libre-échange entre l'Union Européenne et l'Inde.
Afin de garantir la production de traitements génériques en Inde
Cet accord doit exclure :
• Les règles d'investissement, qui permettront à des firmes étrangères de poursuivre le gouvernement indien au tribunal sur la question de la réduction du prix des médicaments au niveau national.
• Les mesures aux frontières, qui empêcheront les malades des autres pays en développement d'avoir accès aux traitements, dans la mesure où des officiels des douanes auront la possibilité de saisir de plus en plus régulièrement des médicaments génériques en transit.
• La clause sur les "injonctions", qui amoindrira l'indépendance de la justice indienne et sa capacité à protéger le droit et la santé des malades
• Les autres mesures sur la propriété intellectuelle, qui feront courir le risque aux fabricants de traitements génériques d'avoir à faire face à des actions policières et des sanctions pénales.
Dans le cadre des négociations il est important de ne pas revenir sur :
• La clause sur l'exclusivité des données ("data exclusivity") qui retardera la mise sur le marché des médicaments génériques sur de nouvelles molécules ou la production générique de médicaments déjà dans le domaine publique. Cette clause par ailleurs ne fait pas partie des accords TRIPS (et contredit donc les arguments de la commission européenne qui "garantie" que cet accord n'ira pas au delà des TRIPS).
• La clause sur la durée des brevets, qui ferait augmenter le nombre d'année d'exclusivité des firmes sur une molécule au delà de 20 ans.
• La commission européenne prétend que ces clauses ne font plus partie de l'accord actuel. Elle doit tenir parole et apporter des garanties !
Pour plus d'informations sur l'accord de libre-échange :
ITPC: http://www.itpcglobal.org
MSF's Europe Hands Off Our Medicine Campaign: http://www.msfaccess.org
Oxfam: http://www.oxfam.org
Act up Paris: www.actupparis.org
5. Les conditions de prise en charge des malades victimes de fièvres hémorragique en France
Sous le terme de fièvres hémorragiques virales sont regroupées des infections virales à ARN au cours desquelles sont retrouvés des syndromes hémorragiques : ce sont les fièvres à arena virus de l'ancien et du nouveau monde et les hantaviroses que l'on classe selon les familles de virus, les aires de distribution géographique ou encore leur mode de transmission. Les plus répandues et les plus graves (sauf la dengue) sont cantonnées sur le continent africain où elles sévissent sous forme épidémique, voire endémique, selon des aires géographiques connues mais possiblement évolutives.
Sur le plan clinique, la durée moyenne d'incubation est d'environ une semaine, les signes de début son ceux d'un syndrome grippal et les manifestations hémorragiques sont inconstantes et souvent tardives. Le convalescent peut demeurer porteur pendant plusieurs semaines après sa guérison, celle-ci étant particulièrement rare dans la fièvre à virus Ebola (20 %) et plus commune (80 %) dans la fièvre de Lassa. L'administration précoce (6 premiers jours) et à doses efficaces de ribavirine est le seul traitement reconnu aujourd'hui. Par ailleurs, on ne dispose pas aujourd'hui de technique fiable, simple, précoce et rapide, applicable sur le terrain autorisant un diagnostic biologique de certitude. L'apparition des IgM spécifiques se fait 5 à 6 jours après le début des signes cliniques et en phase de virémie, la détection du virus se fait par amplification génique et /ou culture...
La transmission des fièvres hémorragiques arboviralesse se fait classiquement par des arthropodes vecteurs, mais aussi par des aérosols en laboratoire ou des animaux infectés. La transmission des non-arbovirus se fait à partir du réservoir voire exceptionnellement par contamination interhumaine. Les facteurs de risque sont la réutilisation d'aiguilles ou seringues non stériles, l'absence de protection lors d'exposition au sang et autres liquides organiques contaminés et la toilette funéraire, tout en sachant que le risque de contamination augmente avec les stades ultimes de la maladie. Par ailleurs, plusieurs cas rapportés font prendre en compte la possibilité de transmission interhumaine à partir de cas importés d'un pays à l'autre.
Les sujets susceptibles d'avoir été contaminés sont ceux ayant séjourné dans des zones rurales troublées par des conflits et ayant été en contact avec des malades et très rarement les touristes ou les professionnels se rendant dans les grandes agglomérations. Le dispositif d'alerte internationale est basé sur le recueil et la vérification de rumeurs, mais le délai est toujours trop long entre l'apparition des premiers signes et la reconnaissance par les autorités sanitaires. L'information donnée par l'OMS passe de la DGS vers les préfets (DDRASS) et les directeurs d'hôpitaux. La gestion peut être envisagée selon deux scénarios : soit le diagnostic de suspicion est porté dans le pays d'émergence et la prise en charge du patient s'intègre dans un protocole, soit le diagnostic est porté a posteriori et le risque nosocomial est potentiellement conséquent...Quoiqu'il en soit, l'alerte doit être rapide et précoce. Elles s'intègrent dans la liste des maladies graves présentant un risque pour autrui et doivent donc être déclarées selon le protocole en vigueur. Le cas d'une contamination accidentelle en laboratoire est un troisième cas de figure protocolisé autorisant une prise en charge du sujet dès la phase d'incubation.
En cas de patient suspect, le diagnostic est un diagnostic de présomption, il justifie l'avis d'un praticien compétent apte à juger des examens complémentaires véritablement indispensables, de la prescription de ribavirine et de la mise en place des mesures d'hygiène les plus adaptées, en accord avec les recommandations des experts de l'OMS, mais aussi du CDC, en sachant que l'isolement en chambre à pression négative demeure une recommandation première. Les Français se rapportent à la mise à jour du BEH "conduite à tenir devant un malade suspect de fièvre hémorragique virale". Quelques cas suspects ont été reçus à la Salpétrière et à Bégin, mais aucun cas confirmé n'a jamais été hospitalisé en France à ce jour. Le seul traitement curatif à ce jour est la ribavirine à condition d'être prescrite dans les 6 premiers jours après le début de la fièvre et parfois en préventif dans la fièvre de Lassa et celle de Crimée-Congo. La forme IV, le Virazole est disponible en ATU nominative.
Le diagnostic de certitude est biologique, il repose sur l'isolement du virus sur sang total ou sérum, voire biopsies, après 2 à 4 jours de mise en culture et réactivation d'antigènes en IF. L'amplification génique par RT-PCR caractérise le virus et détermine sa phylogénie. La détection d'antigènes spécifiques, la recherche de génome ou encore l'immuno-histochimie sont d'autres méthodes diagnostiques utilisées, tout comme le diagnostic sérologique indirect, mais il n'y a aucun kit commercial distribué, chaque laboratoire travaillant selon ses propres tests. Il faut cependant bien garder en mémoire que le risque n'est pas lié, pour le biologiste à l'examen prescrit pour un prélèvement, mais au prélèvement proprement dit et que les conditions de transports de prélèvements suspects doivent répondre aux normes ONU 2814 classe 6.2, avec utilisation d'un triple emballage, déclaration obligatoire par l'expéditeur selon le réglement IATA , le prélèvement étant adressé à un laboratoire disposant d'un niveau de confinement L3 et L4 (Biosafety Laboratory : BSL-3;BSL-4 ). Les microorganismes détectés seront classés en classes 1,2,3,4 et E. Il faut néanmoins savoir que les virus des FHV sont toujours inactivés par les procédés classiques tels que l'hypochlorite de sodium et l'autoclavage à 60° pendant une heure.
En cas de décès, les prélèvements post mortem de "curiosité" sont fortement déconseillés et s'ils doivent être faits à visée diagnostique, sont préconisées les biopsies transcutanées par trocard à biopsie approprié, et la mise en bière doit se faire selon les précautions particulières de l'arrété du 17 novembre 1986.
L'organisation de la prise en charge fait intervenir :
- l'OMS qui coordonne la réponse internationale à une épidémie à la demande du pays concerné, mais aussi diffuse les données sur les épidémies en cours et émet des recommandations sur la conduite à tenir pour la prise en charge d'une FHV et les mesures à adopter dans ce cas. Pour la grippe, l'OMS décide chaque année de la nature du vaccin qui doit être fabriqué et diffuse un guide pour la conduite à tenir en cas de pandémie de grippe.
- L'Europe a instauré un réseau de surveillance épidémiologique et un système d'alerte précoce, ainsi que plusieurs réseaux d'information.
- le Ministère de la Santé définit une politique de santé publique et gère les procédures d'alerte.
- l' InVS assure une veille sanitaire, alerte les autorités sanitaires et élabore des recommandations à l'attention des pouvoirs publics, ainsi que des stratégies de prévention en cas de danger infectieux.
- les hôpitaux doivent être capables d'accueillir les malades suspects de FHV en limitant les risques nosocomiaux.
- le P4 de Lyon dont les installations doivent permettre de travailler sur les microorganismes concernés.
- les CLIN
- les aéroports avec leur mission de contrôle sanitaire aux frontières.
- les Armées qui participent aux GROG et vaccinent tous les trois ans leurs effectifs et qui contribuent aux données épidémiologiques de terrain par leurs médecins militaires en place pour les FVH, participent à la recherche sur le diagnostic précoce et mettent à disposition leurs moyens logistiques en cas de besoin.
6. Lettre de Mme Judith Albertat, Présidente de l'Association Lyme sans frontières

* 1 Armelagos GJ, Brown PJ, Turner B. Evolutionary, historical and political economic perspectives on health and disease. Sci Med. 2005 Aug;61(4):755-65. Epub 2004 Nov 26. Source : Department of Anthropology, Emory University, Atlanta, Georgia 30322, USA. antga@learnlink.emory.edu
* 2 La mortalité est effroyable: certains villages semi-nomades des Grandes Plaines d'Amérique du nord ont perdu entre 70 et 80 % de leur population au plus fort de l'épidémie de variole, entre 1780 et 1782.
* 3 La peste en 1720 à Marseille tue environ 10 000 personnes avec un taux de létalité compris entre 25 et 50 % de la population.
*
4
•
Selon le docteur Chatel, plus de 50 % des fièvres survenant
après une morsure de tique restent encore inexpliquées et
d'autres maladies transmises par les tiques demeurent encore assez mal connues
: arbovirose, babésioses, bartonellose, paralysies à tiques,
pathologies dues aux Argasidés.
* 5 La peste a touché l'Afrique depuis longtemps grâce aux relations maritimes via l'Océan indien. L'incidence à la hausse récente de la maladie du sommeil est une conséquence de la guerre en Afrique qui pousse les populations vers les zones de plus haute incidence (zones peuplées par la faune sauvage dont se nourrissent les glossines)
* 6 Organisation mondiale de la Santé, Résistance aux antimicrobiens, Aide-mémoire n°194, mars 2012 ( http://www.who.int/mediacentre/factsheets/fs194/fr/index.html# )
* 7 Economic Impact of Dengue Illness and the Cost-Effectiveness of Future Vaccination Programs in Singapore Luis R. Carrasco1, Linda K. Le, Vernon J. Lee, Eng Eong Ooi, Donald S. Shepard, Tun L. Thein, Victor Gan, Alex R. Cook, David Lye, Lee Ching Ng, Yee Sin Leo, National University of Singapore, Biodefence Centre, Ministry of Defence, Centre for Health Services Research, , Program in Emerging Infectious Diseases, Duke-NUS Graduate Medical School, Singapore, Singapore,2011
* 8 Même si dans certaines villes du Sud, certains aménagements urbanistiques dans les quartiers privilégiés (jardins, plans d'eau etc...) sont aussi à l'origine du développement de maladies infectieuses comme l'a montré le géographe Handschumacher
* 9 En Chine populaire et au Vietnam, les quarantaines des malades et des soignants sur leur lieu de travail ont été en outre militairement gardées
* 10 European Centre for Disease Prevention and Control Collaborative Network for Travel and Tropical Medicine
* 11 Depuis de l'occupation du nord du Mali par des groupes armés début 2012, selon l'ONG Médecins sans Frontières, 300 000 personnes auraient fui leurs villages et se cacheraient dans la brousse ou seraient parties pour le Burkina Faso, le Niger et la Mauritanie où elles seraient victimes du paludisme, du choléra et de la malnutrition
* 12 L'accès à l'eau est déjà un problème aujourd'hui. Les difficultés naissent ici moins jusqu'à présent des changements climatiques que du non développement économique, social et politique.
* 13 COM(2004)72 final, 3 février 2004
* 14 Haut Conseil de la santé publique intitulé « Les maladies infectieuses émergentes : état de la situation et perspectives » La Documentation Française Paris 2010
* 15 Charles Nicolle : Le destin des Maladies Infectieuses Paris 1926 et 1935
* 16 Voir notamment Cass Sunstein, "Worst-Case Scenarios" (2008) et le rapport du Professeur Didier Raoult sur le Bioterrorisme 2003
* 17 Voir aussi : Andremont. SRAS et bioterrorisme : au risque de la mondialisation. In: Politique étrangère N°3-4 - 2003 - 68e année pp. 679-688
* 18 Les quarantaines ne sont d'aucune utilité contre la grippe. Les mesures "non médicales" de lutte contre une pandémie font l'objet d'une nouvelle évaluation de puis 2006 (groupe de travail OMS). La seule chose de sûre est que toute généralisation est exclue ici. Les quarantaines ont été efficaces en 2003 parce que le SRAS était beaucoup moins contagieux que la grippe (même si R0 était plus élevé), parce que la période contagieuse concernait la deuxième semaine après l'intervention des symptômes, alors que les patients étaient le plus souvent hospitalisés et parce que les enfants n'étaient pas des vecteurs puissants de dissémination de l'infection comme pour la grippe.
* 19 Redefining Readiness : Terrorism Planning Through the Eyes of the Public, 2004
* 20 L'étude ayant donné lieu à une enquête téléphonique auprès de 2545 personnes sélectionnées de façon aléatoire.
* 21 Patrick Peretti-Watel, La société du risque, La Découverte, 2010, pp-75-78.
* 22 Une consultation des infirmiers par le syndicat national de ces personnels (SNPI) réalisée en octobre 2009 faisait apparaître que 65 % d'entre eux s'opposaient à la vaccination.
* 23 Cabinet Office, UK Central Government Arrangements for responding to an emergency, March 2010
* 24 En cas de crise particulièrement grave (par exemple, une attaque à la bombe) et en concertation avec les membres du COBRA, le Gouvernement peut disposer de prérogatives extraordinaires encadrées par le Civil Contingencies Act. Ces pouvoirs de crise incluent la possibilité pour un ministre de suspendre les séances du Parlement et de déclarer un jour férié (bank holiday) afin d'interrompre l'activité des entreprises.
* 25 Signal sanitaire : événement de santé pouvant révéler une menace de santé publique
* 26 Pour une présentation générale de l'organisation du système de veille sanitaire française, se reporter au rapport « La veille et l'alerte sanitaires en France » paru en février 2011 et disponible sur Internet ( http://opac.invs.sante.fr/doc_num.php?explnum_id=7055 )
* 27 Circulaire relative à l'organisation gouvernementale pour la gestion des crises majeures, 2 janvier 2012
* 28 L'organisation des professionnels de santé est régie par la Direction Générale de l'Offre de Soins (DGOS) du Ministère en charge de la Santé.
* 29 Assemblée nationale, rapport d'information n°3627 de la commission des affaires sociales en conclusion de la mission sur les agences sanitaires, juillet 2011. ( http://www.assemblee-nationale.fr/13/pdf/rap-info/i3627.pdf )
* 30 CIRAD : Centre de coopération internationale en recherche agronomique pour le développement
* 31 INRA : Institut National de Recherche Agronomique
* 32 ANR : Agence nationale de recherche
* 33 Support de transport des virus. Cela diffère des agents de transmission. Néanmoins les vecteurs sont importants car cela permet de transporter des virus sur de longues distances.
* 34 ANSES : Agence nationale de sécurité sanitaire
* 35 OIE : Organisation mondiale de la santé animale, dirigée par B. Vallat, équivalent de l'OMS pour les animaux, établit les règlementations.
* 36 DGAL : Direction générale de l'alimentation
* 37 INPREST : Installation nationale pour la recherche sur les encéphalopathies spongiformes transmissibles
* 38 DGS : Direction générale de la santé
* 39 INSERM : Institut national de la santé et de la recherche médicale.
* 40 INSERM : Institut national de la santé et de la recherche médicale
* 41 APHP : Assistance publique - Hôpitaux de Paris
* 42 Rapport « Les maladies infectieuses émergentes : état et perspectives », Catherine Leport, Jean François Guegan, La Documentation française, juin 2011, 208 pages
* 43 CHSCT : Comité d'Hygiène, de Sécurité, et des Conditions de Travail
* 44 L'organisation des professionnels de santé est régie par la Direction Générale de l'Offre de Soins (DGOS) du Ministère en charge de la Santé.
* 45 UMR INSERM-IRD-U.Marseille "Systèmes Economiques et Sociaux de la Santé et Traitement de l'Information Médicale"
* 46 Pour aller plus loin sur la dynamique des rongeurs et les maladies associées : Jean Marc Duplantier, Biologiste IRD, rodentologue, Directeur adjoint de l'UMR CBGP, Montpellier, Campus de Baillarguet à Montferrier/Lez
* 47 Ces dispositions ont été annulées par la proposition de loi Fourcade (2011).
* 48 La morbidité est moins impactante que la mortalité sauf au point de vue économique (par exemple : le nombre des arrêts de travail).
* 49 Centre National d'Etudes Spatiales
* 50 Source: Aides, Les Amis du Fonds Mondial Europe
* 51 Source: Aides
* 52 Source: Aides
* 53 http://www.hptn.org/research_studies/hptn052.asp
* 54 www.thelancet.com Published online June 3, 2011 DOI:10.1016/S0140-6736(11)60702-2
* 55 Les principaux éléments présentés ici sont principalement issus d'une note de positionnement la Coalition Plus www.coalitionplus.org
* 56 Source: Aides