Rapport n° 747 (2012-2013) de M. Bruno SIDO , fait au nom de l'Office parlementaire d'évaluation des choix scientifiques et technologiques, déposé le 11 juillet 2013
Disponible au format PDF (471 Koctets)
N° 1246 N° 747
____ ___
ASSEMBLÉE NATIONALE SÉNAT
CONSTITUTION DU 4 OCTOBRE 1958
QUATORZIÈME LÉGISLATURE SESSION EXTRAORDINAIRE 2012 - 2013
____________________________________ ___________________________
Enregistré à la présidence de l'Assemblée nationale Enregistré à la présidence du Sénat
le 11 juillet 2013 le 11 juillet 2013
________________________
OFFICE PARLEMENTAIRE D'ÉVALUATION
DES CHOIX SCIENTIFIQUES ET TECHNOLOGIQUES
________________________
RAPPORT
sur
« LES GREFFES D'ORGANES : LES PRÉLÈVEMENTS SUR DONNEURS DÉCÉDÉS APRÈS ARRÊT CARDIAQUE »
Compte rendu de l'audition publique du 7 février 2013
et de la présentation des conclusions le 10 juillet 2013
Par MM. Jean-Louis TOURAINE et Jean-Sébastien VIALATTE, députés
__________ __________
Déposé sur le Bureau de l'Assemblée nationale Déposé sur le Bureau du Sénat
par M. Jean-Yves LE DÉAUT, par M. Bruno SIDO,
Premier Vice-président de l'Office Président de l'Office
________________________________________________________________________
Composition de l'Office parlementaire d'évaluation des choix scientifiques et technologiques
Président
M. Bruno SIDO, sénateur
Premier Vice-président
M. Jean-Yves LE DÉAUT, député
Vice-présidents
M. Christian BATAILLE, député M. Roland COURTEAU, sénateur
Mme Anne-Yvonne LE DAIN, députée M. Marcel DENEUX, sénateur
M. Jean-Sébastien VIALATTE, député Mme Virginie KLÈS, sénatrice
|
DÉputés |
SÉnateurs |
|
M. Gérard BAPT M. Christian BATAILLE M. Denis BAUPIN M. Alain CLAEYS M. Claude de GANAY Mme Anne GROMMERCH Mme Françoise GUEGOT M. Patrick HETZEL M. Laurent KALINOWSKI Mme Anne-Yvonne LE DAIN M. Jean-Yves LE DEAUT M. Alain MARTY M. Philippe NAUCHE Mme Maud OLIVIER Mme Dominique ORLIAC M. Bertrand PANCHER M. Jean-Louis TOURAINE M. Jean-Sébastien VIALATTE |
M. Gilbert BARBIER Mme Delphine BATAILLE M. Michel BERSON Mme Corinne BOUCHOUX M. Marcel-Pierre CLÉACH M. Roland COURTEAU Mme Michèle DEMISSINE M. Marcel DENEUX Mme Chantal JOUANNO Mme Fabienne KELLER Mme Virginie KLES M. Jean-Pierre LELEUX M. Jean-Claude LENOIR Mme Marie-Noëlle LIENEMANN M. Christian NAMY M. Jean-Marc PASTOR Mme Catherine PROCACCIA M. Bruno SIDO |
ALLOCUTION D'OUVERTURE DE M. JEAN-YVES LE DÉAUT, DÉPUTÉ, PREMIER VICE-PRÉSIDENT DE L'OPECST
M. Jean-Yves Le Déaut, député, premier vice-président de l'OPECST. Quelques mots d'abord, en tant que premier vice-président de l'OPECST, pour une rapide présentation de l'Office, de son rôle en matière de bioéthique, et de ses liens avec plusieurs agences, dont l'Agence de la biomédecine. Je laisserai ensuite le soin à mes collègues, MM. Jean-Louis Touraine et Jean-Sébastien Vialatte, d'introduire le fond de ce dossier.
L'OPECST a été créé par une loi de 1983, à la suite d'un vote unanime du Parlement. C'est le seul organe commun à l'Assemblée nationale et au Sénat. Cette institution originale réunit dix-huit députés et dix-huit sénateurs, désignés à la proportionnelle par les groupes politiques des deux assemblées. Ces trente-six parlementaires, aidés par un conseil scientifique de 24 experts, s'appuient sur une méthode rigoureuse qui garantit la qualité de leurs travaux et l'indépendance de leurs études.
Il a pour mission de permettre au Parlement d'évaluer, en toute indépendance, les enjeux stratégiques et sociaux des avancées scientifiques et technologiques. À ce titre, l'Office conduit des programmes d'études visant à recueillir, au moyen d'évaluations et d'auditions, toutes les informations nécessaires. Les évaluations de l'Office nécessitent ainsi de mettre en relation scientifiques et parlementaires. En rapprochant le monde législatif de la sphère scientifique, l'Office s'efforce de prendre en compte les préoccupations, les aspirations et les opinions de chacun. C'est ainsi qu'il a débattu très récemment des problématiques énergétiques, des OGM, des neurosciences, de la recherche sur l'embryon et les cellules souches embryonnaires, et qu'il intervient depuis de nombreuses années sur tous les sujets d'actualité, notamment dans le domaine de la santé. En effet, les premières lois relatives à la bioéthique ont chargé l'Office de suivre, d'évaluer et de formuler des recommandations dans ce domaine. Ces lois lui demandent un travail préparatoire d'évaluation et de proposition avant le vote d'une nouvelle loi relative à la bioéthique.
L'Office prolonge ainsi depuis longtemps les débats apparus sur les sciences du vivant et la bioéthique. À cet égard, il a des liens institutionnels tant avec le Comité national consultatif d'éthique (CCNE) qu'avec l'Agence de la biomédecine (ABM) qui a attiré notre attention sur l'importance de la thématique de l'audition publique qui nous réunit aujourd'hui. Il s'agit en effet de réfléchir au prélèvement d'organes afin d'accroître, dans des conditions éthiquement et techniquement acceptables, les possibilités de transplantation d'organes.
Les transplantations d'organes sont indiscutablement un symbole de l'évolution des prouesses médicales. Bien plus qu'une simple transformation du système de soins permettant de sauver de nombreuses vies, il s'agit d'une procédure solidaire. De nombreuses études rappellent que les personnes greffées d'un rein, même âgées, disposent de conditions de vie bien meilleures que celles des patients dialysés. Se concentrer aujourd'hui sur les greffes d'organes, c'est aussi répondre aux préoccupations d'organisations internationales telles que l'Organisation Mondiale de la Santé, le Conseil de l'Europe ou encore les Nations Unies.
L'OMS estime aujourd'hui à 100 000 le nombre de patients en attente d'une greffe de rein aux États-Unis. En France, on dénombre 1 greffon rénal disponible pour 4 patients qui en auraient besoin. Cet écart entre le nombre de personnes en attente de greffe et le nombre d'organes disponibles s'accroît aujourd'hui et génère des trafics d'organes aux conséquences dramatiques. L'OMS a rapporté l'existence de plus de 10 000 opérations clandestines dont les organes proviennent de personnes vulnérables exploitées par des trafiquants qui leur proposent des sommes d'argent allant de 5 000 à 10 000 euros par organe cédé.
Cela équivaut à près de 10 % des greffes mondiales et a même donné lieu à une nouvelle forme de tourisme : le tourisme de transplantation ; c'est la raison pour laquelle la Déclaration d'Istanbul contre le trafic d'organes et le tourisme de transplantation a été rédigée, en mai 2008, par 150 représentants gouvernementaux et responsables médicaux et scientifiques, dont l'Agence de la biomédecine. Ce texte définit les principes qui devraient présider au don d'organes et à la greffe. Il rappelle notamment que les transplantations d'organes, de cellules et tissus, doivent être guidées par des critères cliniques et des normes éthiques sans aucune compensation monétaire. C'est le sens de la démarche initiée en novembre dernier et débattue il y a quelques jours par le Conseil de l'Europe, débat dans lequel je suis intervenu. Ce projet vise à l'élaboration d'une convention du Conseil de l'Europe pour lutter contre le trafic d'organes, de tissus et de cellules d'origine humaine. La thématique des tissus et des cellules n'a pas été abordée dans cette première réunion.
Cependant la pénurie d'organes demeure, que ce soit dans les pays en développement ou dans les pays développés. C'est pour cela que doit être mise en place une politique de multiplication des sources légales d'approvisionnement en organes. La participation à la recherche sur les xénogreffes ou la mise au point d'organes artificiels va dans le bons sens, mais elle n'est pas suffisante. C'est en cela que l'audition publique d'aujourd'hui, sur laquelle Madame Prada-Bordenave a attiré notre attention, est particulièrement importante.
L'OPECST, en partenariat avec l'Agence de la biomédecine, souhaite aujourd'hui prendre connaissance des pratiques et expériences étrangères et plus précisément européennes. Afin de répondre aux demandes actuelles des malades, la réflexion et l'échange sur l'évolution des pratiques est nécessaire et répond à un besoin urgent. Nous engageons donc ici une réflexion sur l'accroissement possible du don d'organes et des conditions de prélèvement en France.
PROPOS INTRODUCTIFS
M. Jean-Louis Touraine, député, membre de l'OPECST. Je voudrais d'abord souligner le plaisir qui est le mien de retrouver nombre de personnes avec qui les dernières décennies ont été parcourues avec enthousiasme. Je ne doute pas que les prochaines verront autant de progrès se développer dans un domaine -celui de la transplantation d'organes- qui nous concerne tous. Vous tous avez le souvenir de cette merveilleuse aventure humaine, oeuvre de solidarité entre les humains, et performance médico-scientifique. Les bases de cette aventure ont été jetées au début du XX e siècle, mais en réalité, cette thérapeutique ne s'est développée que dans la deuxième moitié du XX e siècle. Entre les années cinquante, début de cette aventure, et aujourd'hui, le chemin parcouru a été extraordinaire. Cette thérapeutique qui initialement conduisait à un taux élevé d'échecs, aboutit aujourd'hui à des succès presque constants.
Il reste une cause d'échec, la plus important aujourd'hui, qui n'est plus une complication de la greffe. Ce n'est pas un rejet immunologique, ni une complication infectieuse, ni une complication chirurgicale, c'est l'absence de greffe. Aujourd'hui, les patients décèdent plus en liste d'attente, sans avoir été greffés, plutôt que des conséquences de la chirurgie ou des traitements immunosuppresseurs. C'est ce contre quoi nous nous battons régulièrement.
Je veux vraiment remercier chaleureusement Madame la directrice générale de l'Agence de la biomédecine, de faire de la pénurie d'organes une obsession qui doit mobiliser tous nos efforts. Nous devons faire en sorte que notre pays puisse affronter cet important défi, comme d'autres pays l'ont remarquablement fait. Si l'on n'y prend pas garde, la pénurie d'organes ira en s'aggravant. Heureusement aujourd'hui, on décède moins d'accident de la route, et l'on décède moins d'accident vasculaire cérébral. La conséquence, c'est que les donneurs naturels sont de moins en moins nombreux. C'est pourquoi, il nous faut trouver de nouvelles sources d'organes susceptibles d'être prélevés dans les meilleures conditions d'éthique.
Je ne reviendrai pas sur tout ce qui a été accompli. Je veux simplement saluer nos collègues étrangers. Ils ont pris sur leur temps pour venir aujourd'hui livrer leurs expériences. Certains d'entre eux ont développé dans les dernières décennies des résultats tellement remarquables que nous allons nous en inspirer. Partager cette expérience sera gratifiant pour chacun de nous. Gratifiant aujourd'hui où nous analysons les relations entre la médecine et les dispositions réglementaires ou éthiques. Mais ce sera aussi intéressant dans les deux jours qui suivront, puisqu'un Congrès plus scientifique, plus médical, commencera cet après-midi même, et se poursuivra pendant deux jours ( 1 ) . Je vous souhaite à tous un séjour très agréable à Paris, fructueux sur le plan du travail et plaisant sur le plan des activités culturelles.
L'enjeu d'aujourd'hui, quel est-il ? Nous nous retrouvons encore en France, malgré tous les efforts accomplis, avec une pénurie excessive. La progression du nombre de greffes a néanmoins repris son cours. En 2011, 2 976 greffes du rein ont été réalisées, c'est-à-dire + 2,9 % par rapport à l'année précédente. L'accroissement du nombre de ces greffes a été rendu possible par le recours à des solutions additionnelles, notamment les greffes réalisées à partir de donneurs vivants (en augmentation de + 6,7 % pour le rein) et les efforts pour accroître le pool de donneurs prélevés après leur décès. Nous allons en dire un mot tout de suite. Pour autant, le nombre de patients en attente continue d'augmenter : le total des candidats atteint 12 320 en 2011 (patients restant en attente au 1er janvier et nouveaux inscrits). Sur 5 ans, plus d'un tiers des patients (+33 %) se trouvent toujours sur liste d'attente. Tant que l'on n'aura pas inversé cette courbe, on ne pourra être satisfait. La durée d'attente se prolonge, les patients sont fortement déçus, et le coût humain est considérable.
Le coût financier n'en est pas moins important. Pour ces patients s'ajoutent aux frais d'une dialyse prolongée, les frais de la transplantation, alors même que beaucoup d'entre eux désiraient être greffés la première année de leur inscription sur les listes. Après avoir essayé de repousser les âges limites et les conditions dans lesquelles sont prélevés les organes, aujourd'hui nous devons savoir comment prélever mieux et plus sur les donneurs ayant subi un arrêt cardiaque. L'effort doit être amplifié. Au-delà des prélèvements sur des sujets en état de mort encéphalique, principal mode d'activité pendant la deuxième moitié du XX e siècle grâce à la définition de la mort cérébrale, nous cherchons aujourd'hui à savoir comment accroître les prélèvements après arrêt cardiaque.
Ce prélèvement est déjà autorisé en France, quand l'arrêt cardiaque survient de façon inopinée, et à condition d'utiliser les moyens appropriés pour éviter les conséquences de l'ischémie, et bien sûr en cherchant à remplir toutes les obligations réglementaires et éthiques en particulier vis-à-vis des familles. Il reste une catégorie qui pour l'instant en France n'a pas été l'objet d'avancées, mais a été utilisée dans plusieurs autres pays européens et aux États-Unis : c'est le prélèvement sur une personne décédée après un arrêt cardiaque contrôlé, qui n'est pas inopiné et survient lorsque la décision a été prise d'arrêter les mesures de réanimation jugées sans objet et sans espoir.
Ceci soulève d'évidents problèmes éthiques, réglementaires et techniques. Les problèmes techniques seront abordés dans les prochains jours. Aujourd'hui, nous devons savoir comment faire en sorte que la population française et les institutions ne soient pas heurtées par une telle avancée, sachant que des esprits malveillants peuvent interpréter cela de diverses façons que je vous laisse imaginer. Il faut bien faire comprendre qu'il n'y a évidemment pas de décision d'arrêt de réanimation orienté par le désir de prélèvement. C'est tout l'enjeu de notre discussion d'aujourd'hui. En cela, nous allons nous inspirer des expériences acquises par plusieurs de nos collègues des pays voisins.
Il nous restera, dans des réunions futures, à trouver des moyens pour amplifier encore les luttes contre les abus de refus de certaines familles. En France, la législation n'est pas correctement appliquée. Nous devrions appliquer à la lettre l'idée selon laquelle les prélèvements peuvent être réalisés à chaque fois que la personne n'a pas exprimé son refus. De fait, un dialogue avec la famille est nécessaire, et dans bien des cas, c'est l'avis de la famille qui s'impose plutôt que celui du donneur potentiel. Évidemment ceci est préjudiciable. Toutes les enquêtes l'ont montré : les individus sont moins favorables à un prélèvement sur l'un de leurs proches décédés plutôt que sur eux-mêmes dans le futur, après leur décès. Ceci sera l'objet de réflexions additionnelles destinées à repousser cette frontière, cette limite qui aboutit à ce qu'au moins un tiers des organes en France ne sont pas prélevés en raison de refus plus ou moins justifiés, et c'est probablement davantage si l'on compte les autocensures qui se pratiquent dans certaines équipes.
Nous allons donc travailler ensemble sur les prélèvements de donneurs décédés après arrêt cardiaque. Il existe là des possibilités d'augmenter de plusieurs centaines le nombre de prélèvements en France chaque année. Comme vous le savez, à partir d'un donneur, on peut faire bénéficier plusieurs receveurs. Cela permettra, je l'espère, d'atteindre l'objectif d'un nombre de greffes supérieur chaque année au nombre de nouveaux inscrits sur nos listes d'attente.
M. Jean-Sébastien Vialatte, député, vice-président de l'OPECST. En tant que rapporteur de l'Office parlementaire d'évaluation des choix scientifiques et technologiques et vice-président de la mission d'information sur la révision des lois relatives à la bioéthique, mais aussi en tant que biologiste médical, je suis interpellé par la tension entre la pénurie d'organes que connaît notre pays, et sur laquelle d'autres orateurs reviendront, et le regard que l'on porte sur la fin de vie et les limites de la mort. Les critères de la mort à coeur arrêté ont suscité des interrogations sur la tension de facto générée, entre la réponse à un besoin de greffons permettant de soigner des patients, ce que nul ne nie, et le regard que l'on porte sur les limites de la mort.
Il reste que, comme l'a rappelé le conseil d'orientation de l'Agence de la biomédecine dans ses leçons d'expérience de juin 2008, « même si les critères cliniques et para-cliniques de définition de la mort sont bien établis et détaillés par le législateur, il n'en demeure pas moins qu'il n'existe pas une « mort cardiaque » et une « mort cérébrale », mais qu'une seule et unique mort, celle de la personne. Il est nécessaire de lever l'ambiguïté, et s'il existe plusieurs façons de mourir, il n'y en a qu'une seule d'être mort : c'est la destruction irréversible de l'encéphale, qu'elle soit consécutive à un arrêt cardiaque ou à un oedème cérébral ». Il est important de souligner cela pour lutter contre les fantasmes que génèrent les techniques de réanimation et apaiser les angoisses et interrogations de nos concitoyens face aux progrès scientifiques et techniques.
Comme vous le savez, le prélèvement d'organes chez les patients décédés après arrêt cardiaque (DDAC) est autorisé aujourd'hui en France, en référence au cadre défini par la classification de Maastricht, qui a été établie en 1995 lors d'une conférence internationale de consensus. Cette classification distingue les personnes ayant fait un arrêt cardiaque en l'absence de secours qualifiés (classe I), les personnes ayant fait un arrêt cardiaque en présence de secours qualifiés (classe II), les personnes pour lesquelles la mort survient à la suite d'une décision d'arrêt de traitements en réanimation (classe III) et les personnes chez qui survient un arrêt cardiaque inopiné, lors de la réanimation d'un donneur en état de mort encéphalique (classe IV). En France, seuls sont actuellement pratiqués les prélèvements d'organes chez les personnes des catégories I, II et IV. Faut-il élargir ces prélèvements aux personnes de catégories III et dans quelles conditions ? C'est l'enjeu de l'audition publique d'aujourd'hui. La loi de 2004 modifiée par celle de juillet 2011 relative à la bioéthique, ne rentre pas directement dans ce débat, qui relève du domaine réglementaire et date de du décret n° 2005-949 du 2 août 2005 relatif aux conditions de prélèvement des organes, des tissus et des cellules et modifiant le livre II de la première partie du code de la santé publique. Ainsi, l'article R1232-4-1 du code de santé publique dispose que « les prélèvements d'organes sur une personne décédée ne peuvent être effectués que si celle-ci est assistée par ventilation mécanique et conserve une fonction hémodynamique.
Toutefois, les prélèvements des organes figurant sur une liste fixée par arrêté du ministre chargé de la santé, pris sur proposition de l'Agence de la biomédecine, peuvent être pratiqués sur une personne décédée présentant un arrêt cardiaque et respiratoire persistant ».
L'arrêté du 2 août 2005 indique que « les organes qui peuvent être prélevés sur une personne décédée présentant un arrêt cardiaque et respiratoire persistant sont le rein et le foie ».
Lors de la révision de la loi de bioéthique, cette question avait été abordée par la Mission du bureau de l'Assemblée nationale relative à la révision de la loi relative à la bioéthique. Celle-ci constatait en janvier 2010 que la France se refusait à pratiquer des prélèvements dans le cadre de la catégorie III de Maastricht sans que ceux-ci ne soient formellement interdits. Dans sa proposition n°62, ladite mission invitait les sociétés savantes à ouvrir un débat sur la procédure de prélèvements après arrêt cardiaque chez les patients de catégorie III de Maastricht. Elle en appelait à un débat. C'est à cette demande que nous répondons aujourd'hui.
Le recours aux donneurs de la catégorie III de Maastricht soulève des difficultés d'ordre éthique qui surgiront dès lors que le débat sur la fin de vie en France sera ré-ouvert. Le cas des personnes pour lesquelles la mort survient à la suite d'une décision d'arrêt de traitements en réanimation est bien particulier lorsque l'on se situe dans l'optique du prélèvement d'organe. Dans ce cas spécifique, on sait que si on ne fait rien de proactif, on ignore quand l'arrêt cardiaque interviendra, et en attendant, les organes risquent de souffrir.
Or, la communauté médicale a tout intérêt à ne pas s'exposer à des conflits d'intérêts entre le traitement et le prélèvement, aussi bien pour les donneurs décédés en état de mort encéphalique que pour les donneurs décédés après arrêt cardiaque. Nous savons tous ici que le moindre faux pas dans ce domaine sensible risque de produire des effets délétères conduisant des familles à refuser tous prélèvements, quelle qu'ait été la position du défunt. Faut-il continuer à refuser les prélèvements de la catégorie III ?
Les arguments éthiques plaidant pour le statu quo ne manquent pas, ce type de fin de vie pouvant être vécu comme une « euthanasie utilitaire ». En effet, alors que dans le cas des patients décédés dans les catégories I et II, rien d'intentionnel n'intervient dans la cause de l'arrêt cardiaque, tel n'est pas le cas pour les patients de catégorie III. On impose alors, en lieu et place d'une évolution naturelle vers la mort, une évolution intentionnelle induite justifiée par l'utilité sociale que représente la greffe. Ce processus sera le fait de soignants. Voudront-ils y être associés ?
La mort cardiaque voit sa réalité bouleversée, puisque les techniques de réanimation peuvent en repousser les limites. La possibilité de prélèvement de catégorie III est une technique utile et nécessaire, mais qui peut se révéler troublante pour les familles. Des tensions apparaissent, et il faut informer vite dans des circonstances difficiles. Comment y parvenir ? Il est fort important d'en débattre et de s'inspirer de ce qui fonctionne. Pour autant, une réflexion s'impose sur l'ensemble des techniques de prélèvement sur donneur décédé à la suite d'un arrêt cardiaque quels que soient les critères I, II, III ou IV. La France accuse un sérieux retard dans l'utilisation de cette technique, retard qu'il faut réduire.
Ainsi tous les partisans d'une réflexion sur la possibilité d'élargir le prélèvement aux personnes décédées après arrêt cardiaque de classe III ont insisté sur la nécessité d'encadrer très strictement la procédure. Le texte qui encadrerait cette procédure devrait notamment préciser le point de non-retour à la conscience, l'intentionnalité des actes médicaux, les délais et les critères des actes médicaux ainsi que leur dimension éthique. C'est le débat qui est initié aujourd'hui.
I. LES ASPECTS RÉGLEMENTAIRES DU PRÉLÈVEMENT SUR DONNEUR DÉCÉDÉ APRÈS ARRÊT CARDIAQUE EN FRANCE
Mme Emmanuelle Prada-Bordenave, directrice générale de l'Agence de la biomédecine . C'est la loi du 7 juillet 1949 dite loi Lafay qui a, pour la première fois dans notre pays, défini un cadre juridique permettant de prélever sur une personne décédée des éléments de son corps, en l'occurrence des cornées, pour soigner une autre personne. Cette loi ne précisait ni les circonstances du décès, ni les modalités requises pour constater ce décès. Les personnes ayant fait don de leurs yeux à la banque française des yeux, créée par le même texte, étaient prélevées, après un constat de mort dressé en la forme habituelle, d'ailleurs souvent à domicile.
Ce sont les progrès de la réanimation qui ont amené les médecins à s'interroger sur les signes et les modalités de constat de la survenue de la mort chez un patient dont la circulation et la respiration étaient artificiellement maintenues. En France, on peut citer la publication de l'étude princeps des professeurs Pierre Mollaret et Maurice Goulon qui a fixé, à l'époque, le concept dit de « coma dépassé ». Ils en ont fait la description dans la Revue neurologique (1959, vol.101, ch.3 p.15).
L'Académie de médecine s'est alors saisie du sujet et a bien rappelé, de manière ferme, dans un avis de 1966, je cite, « qu'il appartient au médecin d'affirmer la mort ». Le droit n'a pas à définir la mort, mais il lui revient de formuler certaines règles de conduite facilitant aux médecins l'exercice de leurs responsabilités. Dans ces conditions est intervenue la circulaire du 24 avril 1968 relative aux autopsies et prélèvements d'organes, dite circulaire Jeanneney. Elle a fixé la procédure à suivre et les étapes impératives du constat de décès des personnes en réanimation.
La loi Caillavet du 22 décembre 1976 relative aux prélèvements d'organes constitue le premier encadrement juridique formel de ces prélèvements, qui jusque-là s'étaient appuyés d'une manière un peu incertaine sur la loi Lafay et sur la circulaire précitée. Pas plus que la loi précédente, la loi Caillavet ne contient de contraintes sur les circonstances ou sur les modalités de constat du décès. Nous citons les termes : « des prélèvements à des fins thérapeutiques ou scientifiques peuvent être faits sur le cadavre d'une personne ». La mort est donc là comme une évidence. On ne s'interroge pas sur les modalités de son constat.
Il est intéressant de voir que la première loi de bioéthique du 29 juillet 1994 relative au don et à l'utilisation des éléments et produits du corps humain, n'aborde pas non plus le sujet. C'est seulement dans le décret d'application du 2 décembre 1996 relatif au constat de la mort préalable au prélèvement d'organes, de tissus et de cellules à des fins thérapeutiques ou scientifiques, que l'on trouve, pour la première fois rassemblées dans un même texte de niveau élevé, les deux situations dans lesquelles se trouve la personne sur laquelle le prélèvement est envisagé de manière licite. Pour chacune de ces situations, on trouve dans le décret la description des critères auxquels est subordonné l'établissement du constat de la mort. Pour la première situation, ce sont seulement des critères cliniques ; pour la deuxième situation, ce sont des critères cliniques et para-cliniques. En effet, le décret distingue le cas des personnes dont le coeur et la respiration sont arrêtés (art. R671-7-1 de l'ancien code de la santé publique) et celles dont la circulation et la respiration sont artificiellement maintenus (art. R671-7-2 de l'ancien code de la santé publique).
On le voit, jusqu'à la dernière loi de bioéthique comprise, il n'y a aucune interdiction de principe de prélèvement sur des personnes décédées d'un arrêt cardiaque et aucune interdiction qui obligerait les transplanteurs et les préleveurs à se limiter aux personnes décédées en état de mort encéphalique. Néanmoins, c'est la pratique qui a conduit à la cessation progressive de ces prélèvements dans notre pays. Cette pratique a été instituée parce que les résultats étaient mauvais et la base juridique fort incertaine. Dans d'autres pays, par exemple aux Pays-Bas, en Angleterre ou aux États-Unis, ce type de prélèvement a continué, et des progrès, à la fois dans les techniques de préservation des organes et dans les modalités de diagnostic du décès, ont permis d'améliorer considérablement le résultat des greffes qui s'en sont suivies.
C'est ainsi que dès 2003, l'Établissement français des greffes s'est à nouveau saisi du dossier. Par la voie de son Comité d'éthique, il s'est interrogé sur la possibilité de réintroduire dans notre pays des procédures de prélèvement sur des donneurs qui seraient décédés d'un arrêt cardiaque. À l'époque, cette question était d'ores et déjà limitée aux seuls arrêts cardiaques inopinés. En 2004, le Comité d'éthique, qui avait travaillé en liaison avec les professionnels, a publié des recommandations. Il a considéré que rien ne s'opposait, au plan éthique, à la reprise de ces prélèvements. En revanche, au plan technique, il était particulièrement important d'imposer des contraintes aux préleveurs, de manière assez directive.
C'est ainsi que le gouvernement a introduit, dans un texte de niveau réglementaire (décret du 2 août 2005), à la fois la possibilité, encore qu'elle n'ait jamais été interdite, et surtout les modalités dans lesquelles, dans notre pays, des prélèvements sur donneurs décédés d'un arrêt cardiaque pouvaient être à nouveau réalisés.
Ces conditions sont aujourd'hui codifiées au code de la santé publique (art. R1232-1-4), comme vous l'avez rappelé Monsieur le député. Elles reprennent, et c'est essentiel, l'obligation d'établir un protocole et une convention entre l'établissement dans lequel cette activité se déroulera et l'Agence de la biomédecine, sur la base non seulement d'une convention juridique, mais aussi d'un protocole technique reprenant les conditions impératives dans lesquelles doit se dérouler le prélèvement. En particulier, ce protocole technique inclut des conditions strictes de délai pour préserver les organes en vue d'assurer le meilleur résultat de ces greffes.
La France est le premier pays à s'être doté d'un protocole médical national, avec une procédure unique. L'Agence de la biomédecine a été chargée de l'établir après une étude de faisabilité menée avec une dizaine de centres pilotes volontaires. Ce protocole sur personne décédée après arrêt cardiaque non contrôlé tient donc compte à la fois de l'avis des professionnels et de l'éthique. Il permet aujourd'hui d'envisager le décès. Néanmoins, il n'a pas donné lieu à un nombre de prélèvements aussi important que nous l'escomptions. Ce fait est largement dû aux contraintes techniques très lourdes pesant sur les équipes, dans la conjoncture actuelle que vous connaissez, Monsieur le président, Messieurs les députés, particulièrement difficile pour nos établissements de santé.
Cette procédure est menée sur le territoire de manière extrêmement volontariste par un certain nombre d'équipes françaises dans les hôpitaux. De nombreux hôpitaux ont signalé leur souci de pouvoir établir à l'avenir une convention avec l'Agence de la biomédecine. Nous entendons maintenir et développer cette procédure.
Comme vous l'avez rappelé, le but de cette audition aujourd'hui est d'envisager la possibilité, pour l'Agence de la biomédecine, de signer de nouvelles conventions, mais surtout d'établir un nouveau protocole, qui serait cette fois relatif au prélèvement de donneurs qui seraient décédés d'un arrêt cardiaque contrôlé dans les établissements hospitaliers.
II. BILAN GÉNÉRAL QUANTITATIF ET QUALITATIF DE L'ACTIVITÉ DE PRÉLÈVEMENT SUR DONNEUR DÉCÉDÉ APRÈS ARRÊT CARDIAQUE « NON CONTRÔLÉ » EN FRANCE
Dr. Karim Laouabdia-Sellami, directeur général adjoint chargé de la politique médicale et scientifique à l'Agence de la biomédecine . Avant de dresser les premiers résultats que nous avons obtenus sur les pratiques du prélèvement sur donneur décédé après arrêt cardiaque, je voudrais rappeler, de façon assez forte, et cela a été déjà fait, que la greffe est une priorité de santé publique. Pourquoi ? En 2011, la liste nationale d'attente s'élevait à 16 371 patients en attente d'un organe. Les reins constituent la plus grande cohorte, avec 12 320 patients en attente, dont seulement 2 976 ont été greffés. Je souhaiterais également attirer l'attention sur une autre cohorte qui devient importante, celle des patients vivant avec un greffon fonctionnel. Ils sont à l'heure actuelle 49 087. Ils surchargent énormément les services de transplantation. Il nous faudra réfléchir, avec les professionnels, à leur prise en charge.
Par ailleurs, je rappellerai aussi une réalité que Monsieur Touraine a soulignée. Il s'agit du coût d'une dialyse par rapport au coût d'une greffe par patient et par an. Ces données ont été reprises par la Commission européenne, à partir d'un travail effectué par la Haute autorité de santé (HAS) et les données du Système national d'informations inter-régions d'assurance maladie (SNIIRAM). Elles montrent qu'aujourd'hui le coût d'une dialyse péritonéale est légèrement supérieur à 60 000 euros. Le coût d'une hémodialyse va au-delà de 80 000 euros. Le coût de la première année de transplantation de greffe est quant à lui équivalent à celui d'une hémodialyse. En revanche, dès la deuxième année, ce coût chute à 20 000 euros, épargnant ainsi environ 40 à 60 000 euros par patient et par an. Sur dix ans, cela signifie un gain considérable par patient. Si on le multiplie par le nombre de patients, le gain devient énorme. En 2007, l'insuffisance rénale chronique terminale a coûté 4 milliards d'euros, soit 2,8 % des dépenses d'assurance maladie. Ces données sont en cours de réactualisation par la HAS et l'Agence de la biomédecine. On imagine les économies qu'on peut faire dans ce domaine.
J'aborderai maintenant la question du prélèvement sur donneur décédé après arrêt cardiaque. En France, comme cela a été rappelé, une classification dite de Maastricht a été établie en 1995, elle distingue les arrêts cardiaques dits « non contrôlés » des arrêts cardiaques dits « contrôlés ». La France s'est dirigée vers les catégories I et II de Maastricht. La catégorie I, est ce qu'on appelle les personnes décédées « à la prise en charge »; la catégorie II correspond aux arrêts cardiaques pour lesquels est entreprise une réanimation spécifique avec initiation d'un massage cardiaque et d'une ventilation assistée, immédiatement ou dans les minutes qui suivent l'effondrement, donc en présence ou non des secours; la catégorie III intervient à la suite d'une décision d'arrêt des thérapeutiques actives; la catégorie IV concerne les personnes qui font un arrêt cardiaque de façon inopinée au cours d'une évolution vers un état mort encéphalique.
En ce qui concerne l'encadrement juridique du programme mis en place, tout centre qui souhaite démarrer un programme de prélèvement d'organes sur donneurs décédés après arrêt cardio-circulatoire doit signer une convention avec l'Agence de la biomédecine. Le choix d'un protocole médical commun et multicentrique est unique en France. Son but est de limiter les autres facteurs de risques connus de perte du greffon et d'améliorer l'acceptabilité du programme par les différentes équipes. Le programme de prélèvement de rein et de greffe rénale a débuté en 2006, et les premiers prélèvements ont été faits en septembre 2006. Actuellement, 15 centres ont signé une convention avec l'Agence de la biomédecine et 12 centres ont été actifs en 2012. Le programme de la greffe hépatique, un peu plus tardif, a débuté en 2010 et actuellement, 4 équipes ont signé une convention avec l'Agence de la biomédecine : 3 centres de l'AP-HP Beaujon, Paul Brousse et La Pitié-Salpêtrière et le centre de greffe hépatique des Hospices Civils de Lyon.
Les receveurs sont sélectionnés d'après un certain nombre de critères. Pour ceux qui sont en attente d'une première greffe rénale, ces critères sont l'âge (65 ans), le type de traitement anti-rejet et le fait qu'il soit non immunisé. Pour ceux qui sont en attente d'une première greffe hépatique, les critères sont l'âge, l'indication de greffe et l'absence de défaillance des organes vitaux. Le consentement éclairé du candidat est obligatoire. Une notice d'information lui est fournie, qu'il doit dater et signer. Celle-ci est présentée lors de la consultation de pré-greffe. Le candidat doit être informé des résultats, des risques de reprise différée et de non-fonction primaire du greffon. Il faut signaler que le receveur reste toujours candidat pour un greffon issu d'un donneur décédé en état de mort encéphalique.
L'attribution du greffon se fait en dehors des priorités nationales ou régionales. Pour des questions d'ischémie froide, les délais doivent être raccourcis et l'attribution se fait localement, si possible, soit par le centre lui-même, soit par des centres ayant passé une convention avec l'Agence et possédant une machine à perfuser. On détaillera éventuellement plus tard les techniques de prise en charge des greffons.
Sur les causes de non-prélèvement des donneurs, qu'il s'agisse de donneurs recensés après arrêt cardiaque ou après état de mort encéphalique, le taux de prélèvement est comparable. Dans les deux cas, environ la moitié des donneurs recensés (48%) sont prélevés. Il y a plus de donneurs non prélevés pour cause médicale et le taux d'opposition est beaucoup plus faible chez les donneurs recensés après arrêt cardiaque, car les obstacles médicaux sont souvent découverts après la canulation. Néanmoins, et cela a été rapporté par les équipes, il est plus facile pour les familles d'accepter la mort dans ce cadre-là. Ce point est assez important.
Quels sont nos résultats ? En ce qui concerne la greffe
rénale, on compte 391 receveurs en 6 ans. L'âge moyen des
receveurs est de 45,6 ans
(51 +/- 15 ans en France). La durée
d'attente est en moyenne de 17,2 mois
(22,3 mois en France). Les
résultats sont encourageants. Le taux de survie du greffon rénal
à 1 mois est de 92,3 % ; à 1 an de 90,8 % ; à 3 ans de
81,7 %.
Entre 2007 et 2012, 670 donneurs ont été recensés : il y a peu de recrutement intra hospitalier (SAMU et sapeurs-pompiers) ; il n'y a que des donneurs de la catégorie II de Maastricht ; la cause du décès reste indéterminée dans 30 % des cas. 321 donneurs ont été prélevés d'au moins un organe (c'est-à-dire 48 % des recensés) : la prédominance est masculine (83,6 %) et l'âge moyen est de 41 +/- 9 ans (versus 54 ans pour la mort encéphalique en 2012). 397 reins ont été greffés chez 391 receveurs, dont 6 ont reçu une bi-greffe. 245 greffons ont été prélevés, 38 % ont été écartés de la greffe. En progression depuis 2007, l'activité de prélèvement et de greffe rénale à partir de donneurs recensés après arrêt cardiaque a chuté en 2011 (65 greffes), puis a remonté en 2012 (83 greffes). C'est peut-être un signe encourageant.
En ce qui concerne la greffe hépatique, on compte 11 greffes en 3 ans, dont seulement 3 en 2012. Je rappelle que ce programme a débuté en janvier 2010 et 4 centres sont autorisés. L'âge moyen des receveurs est de 55 ans (49,8 ans en France). La durée d'attente moyenne est de 8,8 mois (6,6 mois en France). Le taux de survie du patient est de 82 % au 1er février 2013.
En conclusion, les premiers résultats fonctionnels sont très encourageants. Cela s'explique par le recours à des techniques innovantes, à travers l'utilisation de la circulation régionale normothermique (CRN) pour la préservation des organes, et aussi l'utilisation des machines à perfusion pour le prélèvement des reins sur donneur décédé après arrêt cardiaque. Avec le temps, on note une amélioration de l'efficacité de la procédure. Aujourd'hui, on encourage les centres à utiliser préférentiellement la CRN ; l'organisation doit être optimale, et la motivation des équipes doit être soutenue par les directions hospitalières.
Une collaboration étroite avec les sociétés savantes impliquées a permis de mettre en place des recommandations sur l'abord des proches en intra- et extra hospitalier et des recommandations sur les indications thérapeutiques de l'assistance circulatoire dans la prise en charge des patients en arrêt cardiaque réfractaire. Le Professeur Bruno Riou, qui avait été en charge de ce dossier, pourra en parler. Toutefois, cette technique reste très consommatrice de moyens humains et matériels dans des délais très courts, extrêmement contraints, et surtout générateurs de stress pour les équipes. C'est l'un des points les plus importants.
Bien sûr, et Madame Prada-Bordenave l'a expliqué, il est hors de question d'abandonner cette technique. Nos amis espagnols, qui peuvent mener en parallèle leur activité de prélèvement sur donneurs décédés après arrêt cardiaque non contrôlé et contrôlé, nous montreront que cela peut se faire. Pour ma part, je crois qu'il faut encore la développer. Dans le domaine de la greffe rénale, on a réussi 83 greffes en 2012.
Je remercie le Docteur Corinne Antoine et Madame E. Savoye, de l'Agence de la biomédecine, pour le diaporama fourni, ainsi que : les SAMUs et brigades de sapeurs-pompiers, les services de régulation et d'appui, l'Agence de la biomédecine, les équipes de réanimation, de chirurgie, de néphrologie et d'hépatologie ; et toutes les coordinations et les directions hospitalières des différents CHU.
III. PRÉSENTATION DE
L'ACTIVITÉ DE PRÉLÈVEMENT SUR DONNEUR
DÉCÉDÉ APRÈS ARRÊT CARDIAQUE «
CONTRÔLÉ » ET
« NON CONTRÔLÉ » EN
ESPAGNE
Dr. Rafael Matesanz, directeur de l'Organización Nacional de Trasplantes de España . Permettez-moi de vous remercier pour cette opportunité de partager l'expérience espagnole avec vous. Pourquoi est-il nécessaire d'envisager le prélèvement sur des personnes décédées après arrêt cardiaque ? En Europe, nous disposons de nombreuses données qui indiquent que le nombre de donneurs en état de mort encéphalique diminue de plus en plus. C'est vrai en Espagne et dans les pays d'Europe de l'Ouest. Il en résulte qu'en Espagne, le nombre de donneurs en état de mort encéphalique est en relative stabilisation. Cette tendance ne peut pas être maintenue pour les années qui viennent. Quelles en sont les raisons ? Ce sont les mêmes que pour la France, l'Allemagne et tous les pays d'Europe de l'Ouest.
Premièrement, on a moins d'accidents de la route. Ce qui est un phénomène positif pour des pays développés. Deuxièmement, les accidents vasculaires cérébraux sont en diminution. Ils étaient la cause principale de la mort encéphalique et de don d'organes. Troisièmement, et nous en arrivons au thème d'aujourd'hui, l'approche dans les soins intensifs est différente lorsqu'il s'agit de patients très proches de la mort. On a davantage d'interventions sur le plan neurochirurgical, et on envisage plus facilement le retrait d'une thérapeutique en limitant les moyens artificiels de survie. Cette tendance s'accentue en Espagne. En cela, nous nous rapprochons de ce qui se passe en Hollande, en Scandinavie et au Royaume-Uni. Il y a dix ans, la différence entre les pays du nord et du sud était très grande. Je ne suis pas sûr qu'elle le soit encore aujourd'hui. Nos pratiques convergent de plus en plus vers la position des pays nordiques.
L'activité de prélèvement d'organes après arrêt cardiaque a commencé dans les années quatre-vingts à Barcelone et à Madrid. Vers 2005, nous avons démarré de nouveaux programmes de prélèvement d'organes après arrêt cardiaque dans d'autres régions d'Espagne. Le nombre de donneurs a augmenté. Des villes moyennes comme Alicante ou Grenade, ont obtenu de bons résultats. En 2009, nous avons démarré un programme de donneurs décédés après arrêt cardiaque de la classe III de Maastricht. Pourquoi ? Parce que les mentalités avaient évolué, les attitudes dans les équipes de soins intensifs avaient changé, et les retours d'expérience en Europe, aux États-Unis, au Canada, étaient positifs. Nous avons commencé par lancer une conférence nationale de consensus. Ce processus s'est déroulé de 2010 à la fin 2012, avec la mise en place progressive de protocoles médicaux et la participation de tous les professionnels de santé, médecins urgentistes, etc.
En 2010, un programme pilote de prélèvement sur donneur décédé après arrêt cardiaque de classe III a été lancé au Pays basque. Le nombre de donneurs décédés après arrêt cardiaque a augmenté progressivement. En 2012, on compte en Espagne 161 donneurs décédés après arrêt cardiaque de classe II et III, ce qui représente environ 10% du nombre total de donneurs en Espagne. À Madrid, les donneurs décédés après arrêt cardiaque (DDAC) représentent 40 % de l'ensemble des donneurs. Au début 2013, on compte 18 programmes DDAC mis en place dans 9 régions, dont 10 sont de classe II et 10 de classe III. Notre objectif est d'élargir ce programme à l'ensemble des 17 régions espagnoles. La plupart de ces programmes sont très récents. En 2012, nous avons transposé la directive européenne dans la législation espagnole. En fait, le prélèvement sur donneur décédé après arrêt cardiaque de classe III n'était pas vraiment interdit par la législation précédente. Mais à présent, cette notion est introduite expressément.
Voici nos premiers résultats. Le nombre de donneurs décédés après arrêt cardiaque a augmenté. Au cours de l'année 2012, nous avons réalisé 224 transplantations à partir de ces donneurs décédés après arrêt cardiaque (rein, foie et poumon confondus). Si l'on s'en tient à la greffe rénale, le nombre de donneurs décédés après mort encéphalique est stable au cours des dix dernières années. L'augmentation du nombre de greffes rénales est due aux prélèvements sur des donneurs décédés après arrêt cardiaque.
En conclusion, nous ne pourrons pas faire face à l'augmentation de la demande d'organes si nous nous limitons aux donneurs décédés en état de mort encéphalique. Le don d'organes sur donneurs décédés après arrêt cardiaque de classe III est bien établi au Royaume-Uni, aux Pays-Bas, aux États-Unis, au Canada, en Australie. C'est la meilleure façon d'augmenter le nombre de donneurs. N'oublions pas que les pays d'Europe du sud sont à dominante catholique. Les pays du nord et les pays anglophones sont essentiellement protestants. Cela explique la différence entre les classes II et III de Maastricht. Mais pourquoi ne pas profiter des expériences positives dans tous ces pays ?
IV. PRÉSENTATION DE
L'ACTIVITÉ DE PRÉLÈVEMENT SUR DONNEUR
DÉCÉDÉ APRÈS ARRÊT CARDIAQUE «
CONTRÔLÉ »
EN EUROPE
Pr. Rutger Ploeg, ancien président de l'European Society for Organ Transplantation. J'espère que mon expérience du prélèvement sur donneur décédé après arrêt cardiaque contrôlé contribuera à ce débat. Le talon d'Achille, lorsque nous parlons de transplantation, ce n'est plus le rejet, les mortalités opératoires ou les co-morbidités. Comme nous l'avons déjà entendu, c'est le problème du don d'organes en tant que tel.
Le succès des transplantations d'organes solides a été fantastique, pas seulement en France, mais également dans tous les pays d'Europe. Le taux moyen de survie à 5 ans est de 85 % pour un greffon rénal et de 70 % pour un greffon hépatique. Pour la plupart des organes (rein, foie, pancréas, poumon), ce taux est en moyenne de 50 % à 10 ans. Ces résultats sont spectaculaires. La plupart de ces patients n'auraient pas survécu s'il n'y avait pas eu de transplantation.
Le paradoxe, c'est que nous avons tellement bien réussi que les listes d'attente sont en augmentation, que ce soit en France, en Grande-Bretagne, aux Pays-Bas ou ailleurs. Au Royaume-Uni par exemple, en 2011-2012, on comptait 2 905 patients en attente d'un organe contre 1 088 donneurs. Derrière ces statistiques, il faut bien voir que, chaque année, ce sont des patients qui vont mourir. En 2011, 524 patients sont morts au Royaume-Uni, faute de donneur.
La survie après transplantation est en moyenne de 70 % sur 10 ans pour le rein, 60 % pour le pancréas et le foie, 35 % pour le poumon, C'est donc une mission très importante qui vous incombe en tant que parlementaires car un dilemme existe, et il faut aider la profession médicale à le régler. Nous, professionnels, devons changer nos stratégies. D'un côté, il y a et il y aura pénurie de donneurs, et de l'autre, les donneurs à haut risque vont augmenter.
Premièrement, le nombre de donneurs à haut risque doit augmenter, sachant qu'ils sont plus âgés, et qu'il y a vingt ans nous n'aurions jamais accepté leurs organes. Deuxièmement, il faudra accroitre le nombre de donneurs décédés en état de mort encéphalique. Troisièmement, il faudra augmenter le nombre de donneurs décédés après arrêt cardiaque, qu'il soit contrôlé ou non contrôlé. Par ailleurs, les patients doivent être traités. On espère que l'organe prélevé restera en bon état. Ce sont les reins qui se conservent le mieux. Cependant en raison de l'augmentation des donneurs à haut risque, la survie des organes à long terme est réduite. Nous ne disposons pas de marqueurs pour évaluer, chez un même donneur, quels sont les organes susceptibles d'être transplantés, et ceux qui ne le sont pas.
Voici maintenant la situation actuelle en Europe. Comme on l'a vu pour l'Espagne, auparavant, le prélèvement d'organes était lié aux accidents de la route. Mais en raison du port obligatoire du casque et de la ceinture de sécurité, ces accidents sont en baisse et ils représentent aujourd'hui en moyenne 1,1 % du taux de mortalité par pays, y compris en France. La situation est donc totalement différente par rapport à trente ans auparavant. Aujourd'hui, les accidents vasculaires cérébraux représentent en moyenne 8,7 % du taux de mortalité par pays et les maladies chroniques 24,2 %. Les donneurs décédés en état de mort encéphalique constituent un premier contingent de donneurs potentiels. Les personnes décédées à la suite d'un arrêt cardiaque constituent un second contingent. Même si leur coeur ne peut pas être utilisé en vue d'une greffe, d'autres organes peuvent s'avérer tout à fait fonctionnels.
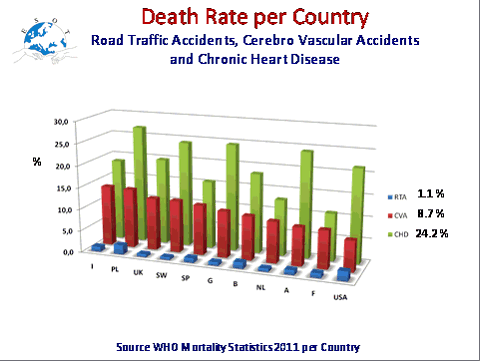
La répartition entre donneurs décédés en état de mort encéphalique et donneurs décédés après arrêt cardiaque a évolué. Dans les pays du nord, la stratégie du prélèvement d'organes a changé. On est passé à une majorité de prélèvements se faisant sur des personnes décédées après arrêt cardiaque et non sur des personnes Dans certains pays comme la Belgique, l'Autriche et l'Espagne, une stratégie très agressive a permis de conserver une forte activité de prélèvements sur donneurs en état de mort encéphalique. Malheureusement, dans d'autres pays comme le Royaume-Uni ou les Pays-Bas, malgré les efforts qui ont été entrepris, ce n'était pas possible. Il a fallu s'engager sur la voie du prélèvement sur donneurs décédés après arrêt cardiaque de classe III. Aux Pays-Bas, il y a eu 51,5 % de donneurs décédés après arrêt cardiaque en 2011, et au Royaume-Uni 38,3 %.
Enfin, d'autres pays comme l'Allemagne ou la Pologne n'ont pas opéré ce changement. Les raisons sont d'ordre législatif, juridique mais aussi technique. En Allemagne par exemple, ce n'est pas illégal de faire appel à un donneur décédé après arrêt cardiaque, mais le temps d'attente entre l'arrêt cardiaque et la re-perfusion est de 45 minutes. Pratiquement, ce n'est pas possible d'utiliser ces organes dans de telles conditions.
En ce qui concerne les transplantations rénales, les donneurs décédés après arrêt cardiaque sont en augmentation dans sept pays d'Europe : en 2011, ils représentent 50 % aux Pays-Bas, 36 % au Royaume-Uni, 19% en Belgique. En France, ils représentent seulement 2,3 % en 2011. Globalement, le taux de survie du greffon rénal prélevé après arrêt cardiaque est inférieur à celui du greffon prélevé sur un donneur décédé en état de mort encéphalique. Selon les statistiques néerlandaises, ce taux de survie est inférieur de 10 %. À moins d'être très sélectif, on obtiendra les mêmes résultats dans les autres pays.
Je souhaiterais aussi attirer l'attention sur le rôle déterminant des innovations technologiques. En effet, si nous voulons davantage de donneurs décédés après arrêt cardiaque de catégorie II et III, il faudra utiliser la technologie qui est à notre disposition. La France est pionnière dans ce domaine, avec l'Espagne, le Canada et d'autres pays. Il serait possible d'améliorer les techniques de perfusion. Les expériences de certains centres indiquent que les techniques de perfusion hypothermique ou normothermique par exemple, permettent une meilleure conservation. Ces études n'ont pas encore été randomisées ; par conséquent, ce n'est pas toujours aussi évident, mais c'est une indication. Pour le poumon par exemple, lorsqu'il est prélevé avec une perfusion de quelques heures, il est possible de le réhabiliter ex vivo et de le transplanter avec de bons résultats. La plupart des centres de transplantation pulmonaire montrent que les prélèvements sur donneurs décédés après arrêt cardiaque de catégorie III donnent de meilleurs résultats que ceux sur les donneurs en état de mort encéphalique. S'agissant du foie, il existe des risques de complication de type cholangie ischémique en cas de donneurs contrôlés et non contrôlés. Cependant si une perfusion ex vivo normo ou hypothermique est utilisée, il est possible de parvenir à de meilleurs résultats. Là encore, il est encore trop tôt pour tirer des conclusions. Il faudra continuer les études randomisées.
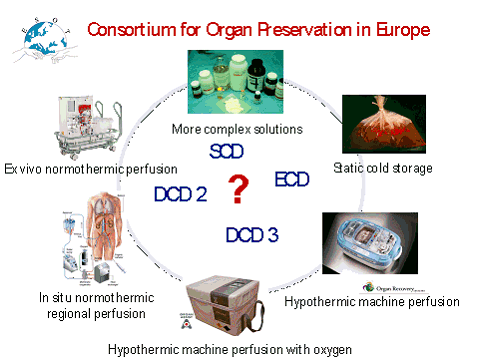
Un consortium pour la préservation d'organes en Europe a été créé, il a obtenu des subventions de Bruxelles. La France y participe. Les centres sont situés à Oxford, Paris, Poitiers, Madrid, Leuven, Groningen, Essen, Bonn. Au sein de ce consortium, nous tenterons d'étudier, en fonction des différentes caractéristiques du donneur (donneur standard/donneur plus âgé), le choix de la meilleure solution technique : perfusion à froid/en hypo ou normothemique, in vivo (circulation régionale normothermique) ou ex vivo (machine à perfusion) ; circulation régionale normothermique/perfusion normothermique ex vivo , etc . Toutes ces combinaisons permettront peut-être d'aboutir à de meilleurs résultats après transplantation. La collecte de données fiables dans chacun de ces centres européens devrait également permettre de faire avancer la législation.
En conclusion je considère que pour accroître la qualité et la sécurité des transplantations, il nous faut améliorer les passerelles entre donneurs et receveurs. Pour cela, nous devons nous diriger de plus en plus vers le prélèvement sur des donneurs décédés après arrêt cardiaque. Pourquoi ? Parce que d'un côté, le nombre de donneurs décédés en état de mort encéphalique va en diminuant, et de l'autre, les techniques de préservation des organes et de traitement médical vont en s'améliorant. Si l'on veut continuer à pratiquer la transplantation d'organe, il faudra faire appel à des donneurs décédés après arrêt cardiaque. Si ce choix n'est pas fait, tous les pays seront en difficulté. Personnellement, je suis optimiste. À l'avenir, il faudra travailler avec les donneurs dont nous disposons et envisager d'autres options de prélèvement, de réanimation et de réhabilitation des organes.
Débat
M. Jean-Louis Touraine. J'ouvre le débat.
Pr. Patrick Niaudet, président du Conseil d'orientation de l'Agence de la biomédecine. Je souhaitais connaître de quelle façon les débats avaient été menés en Espagne pour faire accepter la pratique du prélèvement dans la catégorie III de Maastricht. Comme vous l'avez rappelé Monsieur le vice-président en introduction, celle-ci peut être interprétée comme une « euthanasie utilitaire ». Comment cela a-t-il été accepté en Espagne ?
Dr. Rafael Matesanz, directeur de l'Organización Nacional de Trasplantes de España. En Espagne, la discussion n'a pas eu lieu sur ce sujet. Je crois qu'il y a eu une évolution dans l'opinion des Espagnols par rapport à toutes les pratiques concernant la fin de vie. Notre législation relative au donneur décédé après arrêt cardiaque date de 1995, à un moment où nous avons organisé une conférence de consensus avec chacun des professionnels concernés : médecins de soins intensifs, coordinateurs, équipes chirurgicales. À la suite de cette conférence, le législateur s'est engagé à ne pas avoir recours aux pratiques de catégorie III, car à cette époque, nous pensions que la société espagnole n'était pas prête.
Par la suite, des indicateurs nous ont montré que la société espagnole évoluait très rapidement. Par exemple, l'étude Ethicus a comparé les pratiques de fin de vie entre les pays du nord et du centre de l'Europe (Angleterre, Hollande, Allemagne) et les pays du sud (Espagne, France, Italie). Cette étude date de 2003 ( 2 ) . Elle montrait une différence très nette par rapport à la limitation des thérapeutiques actives, entre les pays du nord (+ 50 %), du centre (30 à 40 %) et du sud (autour de 20 %). En 2009-2010, une étude similaire a été répétée en Espagne, avec la société espagnole de soins intensifs, dans les régions les plus importantes (Madrid, Catalogne, sud de l'Espagne). On a vu que le pourcentage en faveur de la limitation des thérapeutiques actives atteignait plus de 50 % des malades, soit autant que dans les pays scandinaves.
En Espagne, on perçoit d'une manière positive la limitation des thérapeutiques actives, le respect de la volonté de la personne vis-à-vis des soins intensifs. Nous avons estimé qu'à partir du moment où nous étions dans une situation semblable à celle des États-Unis, de l'Angleterre ou de la Suède, nous pouvions expliquer à l'opinion publique pourquoi démarrer un programme de prélèvement sur donneurs décédés après arrêt cardiaque de catégorie III.
Entre 2010 et 2012, nous avons organisé une conférence de consensus au cours de laquelle nous avons expliqué que les prélèvements sur donneurs décédés après arrêt cardiaque de catégorie III étaient déjà pratiqués dans de nombreux pays. Il est important de préciser que dans tous ces pays, on n'avait pas connu de conflit éthique. Dans la mesure où nos unités de soins intensifs opéraient de manière très semblable, il n'existait aucune raison pour ne pas entamer un programme de prélèvement sur donneurs décédés après arrêt cardiaque de catégorie III. En réalité, on n'a pas eu de discussion. Un décret a transposé la directive européenne au mois de décembre 2012.
M. Jean-Louis Touraine. Je vais poser une question comparable au Professeur Ploeg. Dans l'un des pays où la pratique de l'utilisation des donneurs décédés après arrêt cardiaque de la catégorie III de Maastrich est devenue courante, avez-vous constaté des questionnements, des interrogations, ou de mauvaises compréhensions ayant abouti à d'éventuels conflits dans la population en général ?
Pr. Rutger Ploeg, ancien président de l' European Society for Organ Transplantation . Cette question est très importante. Aux Pays-Bas et au Royaume-Uni, il est essentiel de souligner qu'il existe une différence entre les décisions de fin de vie et le don d'organe. Qu'est-ce que le donneur décédé après arrêt cardiaque de catégorie III ? Ce n'est pas novateur car c'est en réalité l'ancienne façon de procéder à une transplantation. Ce sont les critères de Harvard qui ont déterminé la mort encéphalique. Auparavant, la seule façon de prélever un organe, c'était avec un donneur décédé et on procédait à la transplantation sur le bloc opératoire d'à côté. La société doit comprendre que le don d'organes n'a rien à voir avec la décision de fin de vie, qui permet à quelqu'un de mourir, après que la famille et les médecins aient pris une décision commune, parce qu'aucun choix thérapeutique n'est satisfaisant. Évidemment, il revient aux médecins d'expliquer que les thérapeutiques ne fonctionnent plus et donc que mieux vaut les arrêter, car elles n'engendrent plus qu'une grande souffrance pour tous, pour le patient comme pour la famille. Parallèlement, si l'un de ces patients figure sur une liste de donneurs, on peut ensuite opter pour la possibilité de don d'organes. Une fois que la société a compris qu'il ne s'agissait pas d'attendre la mort de quelqu'un pour prélever des organes, on peut faire des progrès.
Comme l'a expliqué le Docteur Matesanz, certains pays sont plus progressistes, plus agressifs, voire plus provocateurs que d'autres, parce qu'on y a vraiment traité de la fin de vie plus tôt. Cela a débuté en Suède et au Royaume-Uni probablement beaucoup plus tôt qu'en France ou en Italie. Voici cinq ou dix ans, lorsque dans mes présentations j'évoquais la possibilité d'arrêter les thérapeutiques en fin de vie, les auditeurs me prenaient pour un fou. Ils se disaient : « celui-là, il vient d'un pays protestant du nord ! »
Il est donc très important de faire cette différence entre le don d'organes et la fin de vie. De plus, il faut donner toutes les informations au patient et à la famille. Dans certaines situations où la famille accepte l'arrêt du traitement, la prochaine étape consiste à évoquer la possibilité d'un don d'organes. Les urgentistes disent : « cela peut devenir un donneur décédé en état de mort encéphalique ou un donneur décédé après arrêt cardiaque . » Et la famille se demande alors quelle est la différence entre les deux en termes de durée. Pour la mort encéphalique, les urgentistes ne savent pas précisément, peut-être 24 heures, mais pour l'arrêt cardiaque, le terme est fixé à l'arrêt du traitement. La famille peut alors décider d'arrêter le traitement. En fait, le système s'est inversé. On a eu plus d'arrêts cardiaques que de morts encéphaliques grâce aux explications des équipes soignantes.
Ensuite, il a fallu retourner voir les soignants pour leur dire que la mort encéphalique était préférable parce qu'on pouvait récupérer plus d'organes. « Veuillez expliquer au patient et à la famille du patient que si celui-ci vit un peu plus longtemps, on pourra récupérer beaucoup plus d'organes ». Comme vous le voyez, la réussite parfois n'arrange pas forcément les choses. Il faut vraiment faire la différence, dans les explications, entre le don d'organes et la fin de vie. Il faut donner toutes les informations nécessaires au patient et à la famille.
Pr. Didier Dreyfuss, secrétaire de la Commission d'éthique de la Société de réanimation de langue française. Je n'ai peut-être pas tout saisi, mais il existe cette crainte de l'ischémie . Dois-je comprendre que la circulation régionale normothermique se ferait avant l'arrêt cardiaque ?
Pr. Rutger Ploeg. Dans la plupart des pays que je connais, la législation ne le permet pas et ce n'est pas possible. Il y a tout de même une décision très rigoureuse. On parle d'arrêt cardiaque, mais maintenant on parle plutôt d'arrêt cardio-circulatoire ou de cessation de la circulation. Nous savons bien que c'est arbitraire : 2 minutes suffisent pour le cerveau, 20 minutes ne sont pas nécessaires. La plupart des pays ont adopté le principe des 5 minutes.
Pr. Benoit Barrou, vice-président de la Société française de transplantation. Pour répondre à la question posée, ce qui peut arriver dans certains centres américains, et qui a été rapporté, c'est qu'ils mettent les canules avant, mais sans faire démarrer la circulation. L'idée, c'est de gagner du temps. Les canules de la circulation régionale normothermique sont placées avant l'arrêt des thérapeutiques qui soutiennent la vie, mais la circulation n'est pas mise en route.
Pr. Didier Dreyfuss. C'est bien ce qui me semblait. Dans certains pays, on peut commencer ce qu'on ne ferait pas théoriquement chez quelqu'un qui serait en fin de vie sans but de dons d'organes ensuite.
Pr. Rutger Ploeg. Je tiens à rappeler que cette pratique est permise uniquement dans les pays où la législation relative au don d'organes existe, sinon elle n'est pas possible.
M. Jean-Louis Touraine. Vous avez indiqué que pour les transplantations rénales, environ 10 % des résultats sont meilleurs après prélèvement sur donneur décédé en état de mort encéphalique que sur donneur décédé après arrêt cardiaque. Mais vous précisiez aussi que les résultats pourraient être identiques avec une sélection plus appropriée des donneurs. Sur quel critère principal baseriez-vous cette évaluation ?
Pr. Rutger Ploeg. Il y a quelques années, nous avons pratiqué des essais pour comparer les technologies entre elles. Nous avons pu constater que la conservation en machine permettait d'améliorer la fonction rénale après transplantation. Pour les donneurs décédés après arrêt cardiaque, il n'y avait pas d'effet sur la survie du greffon. Pour les donneurs plus âgés, l'effet sur la survie était énorme. Voilà pour la sélection des donneurs. Depuis, un grand nombre de pays ont augmenté l'âge du donneur en passant à 60 ans et même à 75 ans. Et nous voyons que le facteur âge plus décès après arrêt cardiaque entre dans l'équation. Les taux de survie des greffons redescendent. Il faut accepter que si nous avons un donneur décédé après arrêt cardiaque, compte tenu de la technologie actuelle, il faut se diriger vers un monitoring ou une réhabilitation de l'organe. En France, il faut veiller à ce que cela soit permis. Autrement dit, il faut agir pour améliorer l'état de l'organe.
Un grand nombre de pays ont des zones grises entre le don d'organes et la transplantation. Qui en est responsable ? On l'ignore. Qui donnera l'autorisation ? Le receveur ? La famille ? On ne le sait pas. Personnellement, étant chirurgien, si je décide de tel traitement, personne ne me contredira. Mais lorsqu'on propose de faire une étude et de comparer A et B, on se heurte soudain à un grand problème car il faudra prendre en compte toutes sortes d'éléments éthiques. Pour les patients, c'est très bien régulé, mais pour les donneurs décédés, rien n'est régulé. Il serait utile de disposer d'une commission éthique qui dans chaque pays, puisse donner l'autorisation d'améliorer certaines techniques.
Mme Emmanuelle Prada-Bordenave, directrice générale de l'Agence de la biomédecine. C'est le but du protocole de l'Agence de la biomédecine, qui a fixé les critères de la catégorie II de Maastricht. Il s'agissait d'unifier ce qui était possible. En France, les demandes des équipes visant à étudier les effets d'une amélioration par les technologies que vous avez mentionnées, passent bien par des protocoles de recherche autorisés par l'Agence nationale de sécurité du médicament, après avis de l'Agence de la biomédecine. Les demandes de ces équipes sont donc régulées, en tout cas, à l'heure actuelle, sur la situation actuelle.
Pr. Christophe Duvoux, vice-président de la société européenne de transplantation hépatique (ESOT), Association française pour l'étude du foie (AFEF) ( 3 ) . Je ferai un commentaire sur les résultats pouvant être inférieurs en termes de survie des greffons. Il existe une possibilité de retransplanter en cas de perte d'un premier greffon. Donc en termes de survie des patients, la différence est inférieure. Un deuxième point particulièrement valide en transplantation hépatique est à prendre en compte également, c'est la probabilité qu'a un patient de décéder pendant la phase d'attente. En fait, il faut probablement diriger ces organes vers les patients dont la probabilité de décéder en phase d'attente est la plus élevée. Dans cette situation, le bénéfice net sera tout à fait favorable.
Pr. Jacques Duranteau, département d'anesthésie-réanimation chirurgicale, CHU Le Kremlin-Bicêtre. Vous nous avez expliqué que le prélèvement de la catégorie III de Maastricht prenait moins de temps que celui sur une personne en état de mort encéphalique. Si l'on décide d'un arrêt thérapeutique sur un patient confortable, malgré tout on risque d'avoir une période où le patient sera hypoxique, ce qui pose un problème concernant la qualité des organes.
Pr. Rutger Ploeg. C'est une excellente question. Au Royaume-Uni, chez 50% des donneurs décédés après arrêt cardiaque, il n'y a pas d'arrêt. Quand on s'adresse à un donneur décédé après arrêt cardiaque, la mort ne survient pas dans les deux heures prévues. Les patients sont confortables, et même après avoir arrêté la thérapie, la pression et la saturation sont bonnes. À un moment donné, on pourrait penser que cela ne se passera jamais et qu'alors ce sera néfaste à la préservation des organes. Des données récentes de l'équipe de Cambridge indiquent que si vous attendez une heure de plus, vous allez obtenir encore 10 %. En Grande-Bretagne, la politique est la suivante : lorsque vous avez débranché le respirateur, le décès doit être prononcé dans un délai de trois heures pour envisager le prélèvement. Certains patients présenteront un arrêt cardiaque dans la première demi-heure et d'autres présenteront des aléas hémodynamiques importants avant l'arrêt cardiaque Pour ces donneurs-là, il faut utiliser les techniques auxquelles j'ai fait allusion. Qu'il s'agisse d'un rein ou un foie, vous le mettez sur machine, et vous l'évaluez pendant 5 à 6 heures. On dispose des technologies pour évaluer la qualité de l'organe.
Pr. Bruno Riou, membre de la Société française de médecine d'urgence (SFMU). Je reviens sur ce qu'a souligné le Professeur Ploeg. Effectivement, il y a un vide juridique, législatif, sur la recherche qui doit être faite avec une simple randomisation de techniques différentes, et surtout de thérapeutiques différentes. Qu'il s'agisse de patients en état de mort encéphalique ou décédés d'un arrêt cardiaque, ces personnes ne peuvent plus donner leur consentement. Certes on peut effectuer des protocoles de recherche sur des organes, une fois qu'ils sont isolés, mais ce qui concerne la recherche avec des outils pharmacologiques ou des outils d'action thérapeutique, pose problème actuellement partout en Europe, et particulièrement en France où c'est extrêmement difficile. Cela entraîne ensuite un problème plus général au niveau de la publication de tels travaux scientifiques, car sans l'acceptation de l'équivalent d'un comité d'éthique, il n'est pas possible de publier ces travaux.
M. Laurent Beydon, président de la Commission d'éthique-ICARE de la Société française d'anesthésie et de réanimation (SFAR). Concernant l'opinion publique, quelle information avez-vous donnée ? Avez-vous rencontré des difficultés avec les familles, avez-vous eu des recours judiciaires ou des conflits très importants ? En cas d'échec, avez-vous dû faire face à des incompréhensions qui ont vraiment posé problème, et si oui, comment les avez-vous prises en compte ?
Pr. Rutger Ploeg. Aux Pays-Bas, l'opinion publique refuse d'une manière générale les dons d'organes. C'est aussi le cas en Grande-Bretagne. 40 % refuseront le don d'organes. Le problème principal est celui du refus. Les complications juridiques, les litiges, faire appel à des avocats etc... cela n'est pas la principale difficulté. Dans les pays du nord, nous devons, d'une manière ou d'une autre, convaincre les individus que s'ils veulent recevoir un organe, ils devraient également accepter l'idée d'un don d'organes. C'est le problème principal. Jusqu'à présent au Royaume-Uni, nous n'en avons jamais discuté publiquement. Les transplanteurs le disent, mais il faudrait que d'autres en parlent. En France, tout le monde souhaite recevoir un organe, mais sans être forcément donneur. Les responsables politiques en discutent. Il faudrait une discussion neutre, qui soit menée par d'autres parties. C'est ce qui va avoir lieu au Royaume-Uni très prochainement, et je serai curieux de connaître les résultats de cette discussion qui sera menée sur un terrain beaucoup plus neutre.
Dr. Rafael Matesanz. Au sujet du refus de la famille, ce sont surtout les donneurs décédés après arrêt cardiaque de la catégorie II de Maastricht qui sont les mieux acceptés, avec un taux de refus des familles inférieur à 5 %. Par contre, pour les prélèvements sur personnes en état de mort encéphalique, le taux de refus était de 16 % en 2012. Pourquoi ? Parce que lorsqu'il y a arrêt cardiaque, la perception des proches est que la personne est décédée. En ce qui concerne le donneur décédé après arrêt cardiaque de catégorie III, nous avons moins d'expérience (entre 30 et 40 donneurs).En fait, c'est la famille qui fait la demande de ce don. Notre approche face au donneur décédé après arrêt cardiaque de catégorie III, c'est de l'intégrer au traitement en fin de vie, en donnant la possibilité de don d'organes aux familles, lorsqu'il n'y a plus aucun espoir. Je pense que cette approche évoluera dans l'année qui vient.
Comment la société espagnole évalue-t-elle les donneurs décédés après arrêt cardiaque de catégorie III ? Il n'y a pas vraiment de refus lorsque la famille sait qu'il existe une possibilité de don d'organes. En Espagne, la crédibilité vis-à-vis du don d'organes est très forte, ce qui aide beaucoup. Il est vrai que les médecins urgentistes étaient associés au tout début de ce programme. Nous avons commencé à pratiquer aux soins intensifs. Avec eux, nous avons essayé de savoir comment faire avancer le programme en tenant compte de leurs avis divers. Certains sont d'accord, d'autres non, d'autres sont plus réservés. Cela fait deux ou trois ans que nous discutons de toutes ces possibilités. En fin de compte, le prélèvement sur donneur décédé après arrêt cardiaque de catégorie III, est une pratique normale aux Pays-Bas, au Royaume-Uni, aux États-Unis. Pourquoi pas en Espagne ? Je n'affirmerais pas que 100 % des personnels des soins intensifs sont d'accord avec cette pratique. C'est pourquoi, nous demandons à tous les hôpitaux qui mettent en place un programme donneur décédé après arrêt cardiaque de catégorie III, qu'il y ait un accord général au sein des équipes, avec un avis positif de la commission d'éthique, et un accord au niveau de chaque région.
M. Jean-Louis Touraine. Existe-t-il des différences régionales en Espagne sur cette question ?
Dr. Rafael Matesanz. Non, je ne le crois pas. Nous avons commencé le programme à Madrid et Barcelone et maintenant il est étendu à neuf régions. On ne peut pas dire qu'il y ait de différences entre les régions du nord et du sud.
Pr Jacques Cohen, Laboratoire d'immunologie, Reims. Dans les pays qui autorisent les prélèvements sur donneurs de catégorie III, peut-il y avoir une différence de prise en charge financière du séjour en unité de soins intensifs selon que l'arrêt thérapeutique conduit à un prélèvement ou pas ?
Dr. Rafael Matesanz. En Espagne, 90 % des dons se font dans le cadre du système de santé publique. Il n'y a pas de différence pour l'hôpital.
Pr. Jacques Cohen. Pas pour l'hôpital, pour la famille du décédé.
Dr. Rafael Matesanz. Le système national de santé couvre toute la famille.
Pr. Rutger Ploeg. Cette situation est semblable dans beaucoup de pays. Dans la plupart des hôpitaux, nous sommes en mesure d'évaluer les probabilités vers un prélèvement et pour la prise en charge en soins intensifs. Il y a remboursement forfaitaire de l'hôpital. Je pense que c'est à peu pareil dans tous les pays du nord. Il n'existe pas non plus de mesures incitatives pour les familles. En revanche, en Amérique du Nord, on vous offrira l'enterrement par exemple. Mais ce n'est pas ce qui se fait en Allemagne ou au Royaume-Uni.
Pr. Louis Puybasset, directeur de l'unité de neuro-réanimation chirurgicale à l'Hôpital Pitié Salpêtrière. Je ferai deux commentaires. Par rapport au refus des familles, qui est un problème énorme puisqu'il y a 35 % de refus des familles, il faudrait peut-être regarder de plus près ce qui se passe en Israël, où ils ont mis en place un système de points supplémentaires en vue de l'attribution des greffons pour les malades et leur famille, De cette façon, ils hiérarchisent les receveurs. Pour répondre à cette question de l'attribution des organes et du taux de refus, cette solution est peut-être envisageable bien qu'elle ne soit évidemment pas très facile à mettre en place au plan politique.
Sur un plan plus médical, qui concerne la temporalité des patients cérébro-lésés, il existe un paradoxe. Plus vite seront prises les décisions d'arrêt thérapeutique et donc d'extubation, plus rapide sera le délai de survenue de la mort, et plus élevée sera la certitude de disposer de l'organe. En revanche, plus on prendra cette décision tôt, plus l'incertitude sur le pronostic neurologique sera grande. C'est vraiment un paradoxe temporel. Si l'on prend la décision très vite, cela marchera très bien pour effectuer un prélèvement de catégorie III de Maastricht, mais l'incertitude sera très grande sur la réalité du pronostic neurologique. Par contre, plus on prendra cette décision tard, plus on disposera de certitude neurologique en termes de pronostic, mais moins rapide sera la mort et donc l'accès aux organes. Si l'on souhaite effectuer des prélèvements de catégorie III de façon correcte, en étant sûr du pronostic neurologique au moment où l'on prend la décision de limitation thérapeutique, je pense que des techniques d'IRM par exemple sont indispensables pour obtenir la pronostication la plus rapide possible.
Pr. Rutger Ploeg. En réponse au premier commentaire, je vais reprendre les termes du Docteur. Matesanz. Dans la plupart de nos sociétés occidentales, l'accès aux soins est égal pour tous et on a toujours une deuxième chance. Personnellement, je suis d'avis que si vous donnez des points, comme en Israël, pour avoir un accès plus rapide en tant qu'individu ou en tant que famille, car après tout c'est ce à quoi sert ce système de points, cela revient à dire que si vous avez été alcoolique, vous n'aurez jamais une transplantation de foie. De même, si vous avez été criminel, alors on ne va pas vous traiter, on ne va pas vous donner votre chance, parce que vous êtes un mauvais garçon. Où est l'équité ? Je crois qu'il faut regarder les choses sous un autre angle. Il faut avoir une discussion publique. Si vous voulez un organe, pourquoi vous-même ne donneriez-vous pas les vôtres ? Essayez de l'aborder de manière positive et non pas négative. Sur le deuxième commentaire, je n'ai pas bien compris.
Pr. Louis Puybasset. Il s'agit du temps qu'il faut pour être sûr du pronostic neurologique. Par exemple, en cas de traumatisme hémorragique, il faut prendre une décision très rapidement. Mais s'il s'agit d'une lésion cérébrale, il se peut que vous ne soyez toujours pas sûr du pronostic quant aux possibilités de réveil du patient. Après extubation, l'arrêt cardiaque sera très rapide. Mais si vous attendez une semaine de plus, le pronostic sera plus sûr. C'est une question de temps.
Pr. Rutger Ploeg. Je ne suis pas neurologue, je suis chirurgien, cela me rend un peu nerveux. Vous expliquez que si vous prenez une décision trop rapidement, vous allez peut-être prendre la mauvaise décision, parce que finalement le patient ne serait pas mort. Les professionnels, qu'il s'agisse de neurologues, de neurochirurgiens, d'urgentistes, doivent savoir si un traitement est pertinent ou pas. Nous avons suffisamment de connaissances pour décider si le traitement est ou non dépourvu d'intérêt.
Récemment, il y a eu un scandale au Danemark. On a arrêté le traitement à une jeune femme dont on avait décidé qu'elle était en état de mort encéphalique, mais 24 heures plus tard elle a recommencé à respirer, et deux semaines plus tard, elle sortait de l'hôpital en sautillant. Évidemment, cela a suscité beaucoup d'émotions. Cependant, ces émotions n'ont rien à voir avec le don d'organes à proprement parler : c'est une question de décision. Il se peut que vous ne disposiez pas des critères pour définir la mort encéphalique, ou que vous pensiez que le traitement n'est pas dépourvu d'intérêt. Il y a aussi des erreurs médicales. Après tout, nous ne sommes que des êtres humains. Mais cela n'a rien à voir avec le don d'organes proprement dit.
M. Jean-Louis Touraine. Je voudrais souligner la difficulté qu'il y a à lier l'accès à un organe pour être soi-même greffé à l'accord que l'on donne pour un éventuel prélèvement sur soi ou sur sa famille. Je ne perçois pas la possibilité, dans la société française d'aujourd'hui, en particulier au niveau de la représentation nationale, de présenter ce lien entre les deux. La seule chose faite sur le terrain consiste à bien expliquer aux personnes ou aux familles concernées, que la probabilité de bénéficier d'une transplantation d'organe pour soi-même ou pour ses proches est en moyenne deux à trois fois plus élevée que celle d'être concerné par le don d'organes, puisqu'un donneur donne plusieurs organes. Cela implique que cette solidarité, dans notre société, est naturelle et indispensable, mais lier de façon systématique et absolue la possibilité de recevoir au fait d'avoir été d'accord pour donner ne peut être aujourd'hui accepté dans notre société et au niveau du Parlement français. C'est une mesure qui a été adoptée dans des pays qui ont des conditions d'activité très différentes. Je rappelle qu'Israël a de très grandes difficultés à prélever des organes pour des raisons diverses que je n'ai pas le temps d'évoquer ici. Tout cela contribue à créer un climat différent.
De la même façon, la France a traversé des périodes diverses. Je rappelle que les grandes limitations au recours au donneur vivant sont apparues dans une période de craintes d'entente, y compris financières, entre donneurs et receveurs. Par la suite, les conditions de prélèvement sur les sujets décédés ont été marquées par la crainte du trafic d'organes que l'on voyait apparaître dans certains pays étrangers. Dès lors que le spectre de ces grandes difficultés s'éloigne, on peut redevenir beaucoup plus serein en ce qui concerne les conditions de choix des donneurs. Aujourd'hui, je considère que nous sommes dans une période difficile où la principale inquiétude est la pénurie d'organes, mais il n'y a pas émotionnellement, comme vous l'avez indiqué, de craintes majeures de déviation éthique dans les conditions de prélèvement. Donc je pense qu'il faut garder les règles habituelles, et puis trouver les moyens d'ajouter les possibilités de prélèvement les unes aux autres, que ce soit pour les donneurs décédés d'un type ou d'un autre, ou pour les donneurs vivants. Au bout du compte, cela doit nous amener, Madame la directrice générale, à trouver un équilibre entre l'offre et la demande, mais sans pour autant créer ce lien obligatoire entre les deux qui choquerait certains.
V. FREINS RENCONTRÉS LORS DE LA MISE EN PLACE DE L'ACTIVITÉ DE PRÉLÈVEMENT SUR DONNEUR DÉCÉDÉ APRÈS ARRÊT CARDIAQUE « NON CONTRÔLÉ » EN FRANCE
Pr. Bruno Riou, membre de la Société française de médecine d'urgence (SFMU) . Je représente ici la SFMU, mais je m'occupe aussi de l'un des centres pilotes à la Pitié-Salpêtrière qui ont mis en place les prélèvements de patients décédés d'un arrêt cardiaque.
Au début, le premier frein a été lié au fait que l'ensemble de la médecine d'urgence, notamment la médecine d'urgence pré-hospitalière, directement concernée au tout début de cette histoire, n'avait probablement pas été suffisamment impliquée. Cela a été assez vite corrigé, notamment parce que la SFMU avait d'emblée, en 2005, centré tout un congrès sur les urgences et la mort dans lequel il y avait des communications à la fois sur des patients en état de mort encéphalique et sur des donneurs décédés après arrêt cardiaque.
Ensuite, s'est posé le problème de l'information prodiguée aux proches, notamment à domicile ou sur la voie publique, et sur les problématiques d'entretien anticipé. Cela a abouti en 2011 à la publication de recommandations, en collaboration avec l'Agence de la biomédecine, des sociétés savantes comme la Société française d'anesthésie et réanimation (SFAR), la Société française de médecine d'urgence (SFMU), la Société de réanimation de langue française (SRLF), et le Samu-Urgences de France. Elles expliquent comment doit se faire l'abord des proches, au domicile ou sur la voie publique, lorsqu'ils sont présents.
Certains freins sont dus à la difficulté-même de la technique exigeant une énergie multidisciplinaire, pour mettre en place notamment la circulation régionale normothermique, qui est probablement la voie la plus intéressante pour la qualité et la multiplicité des organes, pas seulement le rein, mais le foie, et peut-être demain le poumon. Cela s'est produit aux dépens des personnels, notamment les coordinateurs, du fait de la contrainte de temps qui est extrême. Lorsque vous êtes d'astreinte, vous ne pouvez plus vous absenter à quelque moment que ce soit. Vous devez être en permanence mobilisable, à la minute près. Cela a modifié bien des choses pour les coordinateurs. Mais surtout, la France s'est engagée dans la discussion d'un problème éthique important, auquel n'ont pas été confrontés les autres pays ayant développé depuis des années les prélèvements par donneurs décédés après arrêt cardiaque.
En France, au moment même où l'on développait le prélèvement à coeur arrêté, des équipes développaient l'assistance circulatoire pour des arrêts cardiaques réfractaires à visée thérapeutique. En France, il existe finalement deux voies possibles pour un arrêt cardiaque réfractaire : le don d'organes si on considère effectivement qu'il est futile de poursuivre, mais aussi, et ceci n'existe pas dans d'autres pays, des possibilités de mise en place de techniques très proches, notamment dans l'énergie qu'il faut développer. Ceci posait le problème éthique suivant, notamment pour les équipes d'urgences : « Quelle orientation pour ces patients ? Comment décider ? »
Ces problèmes ont été résolus en partie grâce à deux éléments. D'abord, en 2008, sous l'égide du ministère de la santé, un groupe réunissant toutes les sociétés savantes concernées par le problème de l'arrêt cardiaque réfractaire, excluant tous ceux qui étaient au contraire concernés par le don d'organes, a permis d'aboutir à un algorithme. Cet algorithme permettait de décider si un patient en arrêt cardiaque réfractaire pouvait, ou ne pouvait pas, bénéficier d'une assistance circulatoire à visée thérapeutique ce qui a permis de clarifier cela auprès de toutes les équipes d'urgences. En outre, ce qui a permis de diminuer la pression du questionnement autour de cela, c'est le fait que pour les arrêts cardiaques, notamment extra hospitaliers, des équipes comme la mienne ont pu établir, à partir de 51 patients consécutifs, que le pourcentage de survie était très faible, même si on sauve quelques rares patients ayant un bon pronostic neurologique. Ainsi les techniques à visée thérapeutique ne concernent qu'une toute petite proportion de patients. Actuellement, on est plus dans la restriction liée à ces indications à visée thérapeutique. Encore une fois, et le Professeur Ploeg l'a bien dit, dès lors qu'on a décidé qu'il n'y avait pas de solution thérapeutique, on se tourne vers le don d'organes.
Pr. Benoit Barrou, vice-président de la Société française de transplantation (SFT). Je représente ici les transplanteurs en tant que vice-président de la Société française de transplantation (SFT) et en même temps responsable du programme de transplantation de la Pitié-Salpêtrière. Quels sont les freins que nous rencontrons dans le développement de ces programmes de donneurs décédés après arrêt cardiaque ? Au cours de nos expériences, nous avons identifié 6 clés qui sont autant de freins potentiels : l'entente et la disponibilité des équipes, la sélection des donneurs, le respect des délais, les modalités de perfusion du greffon, la préservation rénale par perfusion sur machine, et enfin une greffe rapide.
La première clé, l'entente est un problème fondamental sur lequel il est difficile de légiférer. Nous avons une partition complexe à jouer et nous avons besoin de toutes les compétences. Notre partition ressemble un peu au vol du bourdon : cela va très vite, et donc si nous ne connaissons pas bien notre partition, nous n'y arrivons pas.
La deuxième clé est la sélection des donneurs. Comme l'a indiqué Madame Prada-Bordenave, nous avons mis un programme national en place, et je me réjouis de la collaboration entre les professionnels de santé et l'Agence de la biomédecine. Elle a permis de monter ce programme et c'est la seule façon d'avancer dans ces domaines extrêmement complexes.
La troisième clé est le respect des délais, dans la chaîne qui part de l'arrêt cardiaque avec ischémie chaude et qui aboutit à la greffe après une période d'ischémie froide. Cette chaîne est absolument infernale. Il faut tenir les horaires. De l'arrêt cardiaque jusqu'à la perfusion : 150 minutes. Je peux affirmer qu'il ne faut pas avoir les deux pieds dans le même sabot. À ce niveau-là, les transplanteurs, ne sont pas concernés. Ensuite arrivent les phases de perfusion, de prélèvement, cette ischémie froide qui doit être courte, et la mobilisation des transplanteurs, notamment au moment de la perfusion. Et là, il faut mobiliser les personnels extrêmement rapidement. Souvent les équipes ne sont pas sur place, mais d'astreinte ce qui pose un problème absolument majeur. Nous avons plusieurs exemples de personnels qui ont été flashés en se rendant à l'hôpital à toute vitesse. C'est absolument intolérable si l'on veut se donner les moyens de développer ce genre de programme. C'est donc un frein absolument majeur.
La quatrième clé est la perfusion des organes : il faut aller très vite. Ces organes souffrent d'ischémie chaude, extrêmement délétère. Il existe deux philosophies possibles. La première, c'est d'appliquer ce qu'on a toujours effectué en termes de préservation des organes qui consiste à refroidir aussi vite que possible ces organes. C'est un pis-aller qui correspond au même principe que la préservation des aliments par l'hypothermie. C'est bien, mais on pourrait faire beaucoup mieux, comme cela a déjà été évoqué tout à l'heure. On peut faire l'opposé et reconditionner les organes avant de figer la situation. En d'autres termes, on peut reperfuser en normothermie ces organes avant de les refroidir. C'est le concept de Circulation régionale normothermique (CRN). Je suis convaincu du bien-fondé de ce concept et j'ai sollicité l'aide des collègues de Barcelone pour mettre au point la technique avant de démarrer le programme. Connaissant un peu l'ischémie-reperfusion, j'ai pensé que c'était la voie à suivre : les techniques de préservation d'organes, les réhabilitations ex vivo conduisent tous ceux qui connaissent ce domaine-là à réfléchir de plus en plus et à envisager le recours à une préservation en relative normothermie (32 et 37°) plutôt qu'en hypothermie.
La CRN est un équivalent de circulation extracorporelle, mais limitée aux organes abdominaux. Elle présente l'avantage de donner une heure de plus pour organiser les choses, régler toutes les questions de sécurité sanitaire, rencontrer la famille... C'est absolument fondamental dans cette règle du temps qui est une tenaille infernale.
Pourquoi cette CRN ? Les résultats de l'expérience de la Pitié-Salpêtrière ont été tirés de deux groupes partagés en fonction des modalités de préservation utilisées : « CRN » et « Refroidissement d'emblée ». Schématiquement, la CRN permet une reprise deux fois plus rapide de la fonction des greffons ; elle permet également d'éviter des séances de dialyse post-opératoire et de raccourcir la durée d'hospitalisation.
La CRN nous permet très probablement une bien meilleure reprise précoce de fonction du greffon rénal. C'est une meilleure méthode de préservation rendue obligatoire pour le foie, et ce n'est pas pour rien. Culturellement, cette technique fait peur aux transplanteurs parce qu'ils ne la connaissent pas, mais ce n'est qu'une apparence. Quand on compare la complexité de la mise en place de canules pour refroidir, on s'aperçoit que la CRN n'est pas si différente. Le seul problème, c'est d'être équipé en matériel.
La cinquième clé, c'est la préservation sur machine. Jusqu'à présent on gardait les organes en statique, cependant on est en train de découvrir qu'il est bien meilleur de perfuser et d'entretenir une circulation. Même si pour le moment, il n'y a pas un consensus entre les équipes cliniques, les données de mon laboratoire qui travaille beaucoup sur l'ischémie-reperfusion sont assez claires, sur des modèles animaux et pré cliniques. Je suis convaincu que ces machines représentent l'avenir. Ces machines sont aussi un frein, car leur logistique est plus complexe à mettre en place. Dans d'autres catégories de donneurs à critères étendus, pour lesquelles nous avons mis en place ces machines plus largement, celles-ci commencent à s'échanger entre les centres et l'on s'aperçoit que la logistique n'est pas simple à organiser. C'est là le gros travail qui nous attend dans les mois et les années qui viennent.
La sixième clé est de limiter l'ischémie froide pour pouvoir greffer rapidement, à toute heure du jour ou de la nuit. C'est plus simple à dire, mais ce n'est vraiment pas simple à faire. Il faut absolument renforcer des équipes qui s'épuisent, d'autant qu'il y a un problème d'accès au bloc opératoire. On entend sans arrêt aujourd'hui qu'il faut rentabiliser nos structures et qu'il faut tout remplir à 100 %. Quand on remplit une structure à 100 %, on ne dispose plus de variable d'ajustement, et sans variable d'ajustement, adieu les urgences, adieu les donneurs décédés après arrêt cardiaque. Le risque de découragement des équipes est donc bien réel. Cela a été évoqué tout à l'heure. Dans certains services, on commence à observer une baisse de recrutement des internes. Quand vous conduisez des programmes aussi astreignants que celui-là, les internes en choisissent de plus calmes, de moins difficiles la nuit, et de moins astreignants. Si l'on ne prête pas attention à cela, on va dans le mur.
Pourtant les résultats des greffes rénales à partir de DDAC sont bons : d'après l'expérience du groupe hospitalier Pitié-Salpêtrière, nous n'avons constaté aucune non-fonction primaire sur près de 80 greffons. Tous les greffons fonctionnent. La survie des greffons est de 91 %, avec un recul de près de deux ans. La survie des patients est de 96 %. En termes de qualité de fonction rénale, nos résultats indiquent que ce niveau est comparable entre les donneurs décédés en état de mort encéphalique de moins de 60 ans et les donneurs décédés après arrêt cardiaque, et qu'il est nettement supérieur aux donneurs décédés en état mort encéphalique de +60 ans, ceux qu'on appelle les donneurs marginaux à critères étendus. Donc en termes de qualité de fonction, on est capable avec des donneurs décédés après arrêt cardiaque d'obtenir des résultats de qualité.
Le donneur décédé après arrêt cardiaque est un accélérateur. Dans notre expérience, le délai d'attente se situait entre 14 et 11 mois pour ceux qui ont reçu un greffon de donneur décédé après arrêt cardiaque. Il est de 23 mois quand ils reçoivent d'un donneur décédé en état de mort encéphalique. Notre problème est l'attente sur la liste.
Vous l'aurez compris, je suis assez convaincu par la greffe rénale à partir d'un donneur décédé après arrêt cardiaque car j'estime qu'elle a un gros potentiel, et est une excellente arme pour lutter contre la pénurie. Une enquête conduite en Ile-de-France montre que sur 2 214 arrêts cardiaques en 6 mois, 80 étaient de potentiels donneurs. 28 ont fait l'objet d'une évaluation, et il y a eu 7 dons. C'est-à-dire qu'on a obtenu à peine 10 % de ce dont on pouvait disposer. Malgré ces bons résultats, on a encore du mal à convaincre car nombreux sont les transplanteurs qui pensent que l'on n'obtient pas de bons résultats avec ces greffons. Il est certain que ce programme très exigeant nécessite des moyens humains et matériels, et qu'il est très facile de quitter la route et d'entrer dans le décor. Il implique des surcoûts directs, mais on montrera très facilement que ceux-ci seront compensés par des bénéfices à long terme. J'ai tenu ici un raisonnement de transplanteur rénal, mais l'extension potentielle aux autres organes que sont le foie, et bien sûr le poumon est possible. Le poumon n'est pas encore utilisé en France et c'est bien regrettable car les poumons résistent particulièrement bien à l'ischémie chaude.
VI. RÉFLEXIONS SUR L'EXTENSION EN FRANCE DU PROTOCOLE DE PRÉLÈVEMENT SUR DONNEUR DÉCÉDÉ APRÈS ARRÊT CARDIAQUE « CONTRÔLÉ »
Pr. Laurent Beydon, président de la Commission d'éthique-ICARE de la Société française d'anesthésie et de réanimation (SFAR). Je résumerai rapidement une analyse collective réalisée au sein de la Société française d'anesthésie et de réanimation (SFAR). Aujourd'hui, la situation est assez contrastée. Deux systèmes s'opposent. Notre culture est celle du prélèvement en état de mort encéphalique extrêmement codifié, basé sur des examens para-cliniques décrits par le législateur. Il n'y a pas d'ambiguïté sur le fait que la mort est certaine. En regard, la loi du 22 avril 2005 encadre les limitations des arrêts thérapeutiques. On se trouve là dans une sorte d'intime conviction, une décision basée sur la collégialité et non sur des examens para-cliniques. La catégorie III de Maastricht s'applique à ce système, c'est-à-dire à une supposition clinique.
Dans le prélèvement en état de mort encéphalique, l'enjeu n'est pas de hâter la mort. On souhaite respecter une sorte de mort naturelle, qui ne heurte pas l'opinion. Les soins de confort sont assurés, et l'analgésie est proportionnelle. Quels seraient les types de limitation de soins compatibles avec un prélèvement d'organes ? L'anoxie cérébrale est un bon candidat pour plusieurs raisons : c'est une pathologie fréquente, c'est un examen où il existe sans doute des critères para-cliniques pronostics, et au sein des professionnels, il existe un certain consensus pour limiter les soins dans ce cadre. Inversement, certaines pathologies ne se prêtent absolument pas au prélèvement d'organes : défaillances multi-viscérales cancer, hémopathies, sérologies positives. Entre les deux, certains pays vont peut-être proposer des prélèvements dans les syndromes de détresse respiratoire, les traumatismes crâniens, les hémorragies méningées ou les hématomes cérébraux profonds. Ces pathologies posent problème et le pronostic est extrêmement incertain. Il nous semble donc que l'anoxie cérébrale est peut-être le meilleur candidat.
La mise en place du prélèvement d'organes de catégorie III de Maastricht présente des avantages, notamment pour augmenter le nombre d'organes disponibles, mais on se trouve dans un changement radical de paradigme et on entre dans une possible association entre des arrêts de thérapeutiques à visée utilitaire, ce qui est bien différent de l'esprit du législateur actuel. Pour le réanimateur, il peut poser problème.
On change aussi d'obligation. Dans la mort encéphalique, le problème est d'évaluer l'arrêt de la circulation cérébrale. Dans la catégorie III de Maastricht, on se trouve dans l'évaluation de la mort neuronale, c'est-à-dire de la mort de la conscience. Aujourd'hui, on voit se dessiner, le Professeur Puybasset l'a évoqué, des techniques d'imagerie qui seront sans doute bientôt efficaces et permettront de lever cette incertitude. Pour le moment, elles ne sont pas tout à fait matures et l'on ne dispose pas de tous les outils qui nous seraient utiles pour avancer de façon certaine.
On fait aussi face à une autre difficulté : après l'arrêt de la ventilation, il faut espérer que le coeur s'arrête vite, pour que l'ischémie chaude ne soit pas longue ; cela posera au réanimateur une difficile question : « on vous a dit qu'il fallait une sédation proportionnelle pour assurer le confort », et la tentation sera peut-être grande de briser cette notion pour hâter la sédation dans le but, notamment vis-à-vis des familles, de ne pas laisser entendre que « on est désolé, mais le prélèvement n'a pas pu avoir lieu parce que le coeur ne s'est pas arrêté ». On est confronté là une difficulté d'évaluation. La parole médicale peut se trouver en porte à faux : accepter une sorte d'incertitude et ne pas donner aux familles une impression de bricolage.
Quels sont les risques potentiels pour nous ? Ils ne sont pas négligeables. On se souvient de l'effet dévastateur de l'affaire du sang contaminé. On n'aimerait pas que des affaires pouvant poser problème fassent la une des journaux et que l'opinion n'adhère plus à rien. Dans certaines publications, on trouve que certes 45 % des patients décéderont en 60 minutes après l'arrêt des thérapeutiques actives mais que quelques-uns sortiront vivants de l'hôpital (1,2 % des patients). Il existe a donc un risque potentiel qu'il faut envisager dès le départ. En tant que réanimateurs, nous souhaitons nous protéger de possibles contentieux. Le législateur doit nous aider en fixant clairement les règles du jeu et en déterminant un cadre précis.
En résumé, voici quelles sont nos recommandations. Tout d'abord, peut-être faut-il choisir une pathologie pour laquelle le pronostic est relativement fiable. L'anoxie cérébrale est sans doute un bon modèle. Ensuite, il faut sans doute valider les outils diagnostiques qui se trouvent en phase d'amélioration mais qui ne sont pas encore opérationnels, telle l'IRM. Ces outils diagnostiques permettraient peut-être de rendre obligatoires des examens complémentaires, normés et légaux, de façon à garder une certaine cohérence avec le prélèvement en état de mort encéphalique. On nous proposera sans doute également une conduite à tenir sur la sédation. Actuellement, cela pose problème, car, à ce jour, aucune recommandation précise n'encadre nos pratiques. Enfin, l'idée de débuter en se limitant à des centres pilotes paraît logique. De même, il nous paraît essentiel de créer un observatoire exhaustif dès le début : combien et quels types de patients prélevés ? Quels délais pour l'arrêt cardiaque, avec quelles conséquences pour les soignants et les familles ? De cette façon, nous pourrions collecter l'ensemble des expériences, en tirer des conclusions après un certain délai établi à l'avance, de trois ans par exemple, avant de généraliser le prélèvement en conditions de Maastricht III à d'autres centres, à d'autres pathologies.
Pr. Didier Dreyfuss, secrétaire de la Commission d'éthique de la Société de réanimation de langue française (SRLF). Je suis ravi d'intervenir dans ce débat. Lors de nos entretiens à l'Agence de la biomédecine, au nom de la Société de réanimation de langue française (SRLF) nous avions expliqué qu'il était fondamental que le législateur se saisisse d'une façon ou d'une autre de cette question.
La commission d'éthique de la SRLF essaie de réfléchir sur cette question et éventuellement de donner un avis. Nous souhaitions aussi connaître ce que les collègues en pensaient, en disaient, en savaient. À la suite d'un premier questionnaire accessible sur notre site, nous avons observé qu'un nombre non négligeable de médecins, pourtant réanimateurs (42 % des répondants), ignorait la classification de Maastricht. On peut le comprendre dans la mesure où beaucoup d'entre eux ne sont pas concernés, dès lorsqu'ils ne font pas partie de centres préleveurs. Mais nous l'avions anticipé. Pour que les réponses puissent ensuite être cohérentes, on expliquait longuement ce qu'était cette classification, et après, on posait un certain nombre de questions. Il en ressortait que pour 50 % des collègues, ce type de prélèvement après arrêt cardiaque contrôlé, de type Maastricht III, ne posait pas spécialement de problème éthique. Pour ceux qui considéraient que cela en posait, lorsqu'on tentait de les comparer aux problèmes que les collègues pouvaient se poser par rapport au prélèvement sur donneur en état de mort encéphalique (EME) ou dans la catégorie de Maastricht II, le prélèvement de type Maastricht III posait « plus de problèmes éthiques » pour 26% et « des problèmes éthiques différents » pour 27 %.
Après toute une réflexion, nous avons produit un texte dont je résumerai les principes généraux. Premièrement, il faut totalement dissocier, comme l'ont fait les pays qui se sont déjà lancés dans ce type de prélèvement, l'accompagnement de la fin de vie et le problème de l'obtention ultérieure éventuelle d'organes. Il faut effectivement élaborer la réglementation, comme elle est prévue dans la loi du 22 avril 2005, sans aucune autre préoccupation, sans obstination déraisonnable lorsqu'on ne doit pas le faire, et « laisser mourir » dans des conditions humaines. Pour nous, il est clair que la loi du 22 avril 2005 n'a pas vocation à favoriser la catégorie Maastricht III. Elle est arrivée avant. Elle doit être appliquée de bonne façon. Ensuite devront se poser des problèmes que je vais aborder.
Pour respecter la loi du 22 avril 2005, il est évident que nous ne souhaitons pas d'instrumentalisation du mourant pour en faire un donneur. Or cela pourrait se faire à plusieurs titres : modification des indications d'admission (un patient que l'on n'aurait pas habituellement mis en réanimation et qui y est mis car on estime qu'il pourrait être donneur potentiel) ; modification des thérapeutiques (pour retarder un décès ou à l'inverse pour le hâter et rendre plus faciles les prélèvements). Il faut donc établir une barrière stricte entre la loi sur la pratique de la fin de vie et le prélèvement éventuel.
Les principes éthiques sont parfois complexes et l'on est obligé de s'y soumettre. Au plan psychologique, il est compliqué pour les soignants de faire dans la pratique comme si le prélèvement d'organes de catégorie III n'existait pas, alors qu'on sait que peut-être la question se posera. On se trouve purement dans l'accompagnement de la fin de vie impliquant dans les pratiques, une prééminence des principes de bienfaisance et de non malfaisance, sur celui de la justice distributive. Si on a dépassé ce stade, lorsqu'on a pris en conscience des décisions de limitation et d'arrêt de traitement, la question des modalités se posera pour la suite.
Premièrement, on doit avoir respecté la loi Léonetti et toutes les recommandations des sociétés savantes, celles de la SRLF et d'autres. Dans ce cas précis, l'avis d'un consultant extérieur au moment de l'arrêt des traitements nous a notamment paru fondamental, puisque la pratique n'est pas claire sur l'apport du consultant extérieur lors de la procédure collégiale.
Deuxièmement, on n'évoque avec l'entourage que le processus d'arrêt des traitements et bien évidemment la probabilité très élevée, mais parfaitement imprévisible, du décès au décours. On ne parle pas d'autre chose, sauf si on apprend par l'entourage que la volonté du patient était qu'on puisse éventuellement, après son décès, prélever ses organes, ou que l'entourage pense que le malade aurait été d'accord là-dessus. De nombreux réanimateurs expliqueront qu'ils ont été confrontés à une question de la famille dans leur pratique de limitation et d'arrêt de traitement. Pour le moment, dans l'état actuel des choses, on ne peut que répondre négativement.
Rien ne doit être changé dans les procédures de fin de vie. Ce n'est qu'après ces procédures, et en lien avec l'équipe de coordination, que l'on envisage éventuellement et en toute transparence la possibilité d'un prélèvement et ses modalités : l'explication sur l'extubation, l'explication sur la possibilité d'échec de la procédure, et du fait que les organes ne pourront pas être prélevés et greffés dans environ 50% des cas si le décès ne survient pas dans les temps requis. Dans ces cas-là, il nous a semblé que le consentement des proches devait être parfaitement explicite et rejoindre la position qu'ils pensaient être celle du patient si celui-ci ne l'avait pas exprimée. C'est un point risqué.
Comme dans toute pratique médicale innovante, il existe des risques de dépassement, de céder à une pente glissante. Cependant après y avoir longuement réfléchi, il nous a semblé qu'on ne pouvait pas interdire au nom d'une possibilité de mauvaise utilisation de quelque chose, et nombre de débats actuels vont dans ce sens. On doit simplement encadrer beaucoup mieux. Aussi il paraît clair, qu'il est impératif qu'il n'y ait aucune modification de la pratique usuelle par exemple pour la sédation qui reste celle que l'on pratiquerait pour n'importe quelle modalité d'arrêt de traitement. Évidemment, l'accompagnement des proches doit être le même, et probablement encore plus renforcé et spécifique. En effet, après avoir accompagné la fin de vie, il faut aussi accompagner la possibilité de recueil d'organes, avec la possibilité d'échec ou la possibilité de succès. L'impératif est au respect de la règle du donneur mort, aucune instrumentalisation (circulation extracorporelle) de la personne mourante et aucune accélération de quelque façon que ce soit, du processus de décès dans l'idée d'obtenir des organes viables.
Pour conclure, voici nos propositions. Il nous paraît raisonnable de donner l'autorisation à un nombre limité de centres au début. En termes d'éligibilité des donneurs, il nous a semblé que les cérébro-lésés, quelle que soit l'étiologie, pouvaient éventuellement constituer une population pour laquelle le prélèvement pouvait se produire. Si l'on considère qu'il existe une dissociation complète entre limitation et arrêt de traitement d'un côté, et possibilité de prélèvement de l'autre, nous devons continuer à effectuer des limitations de traitement et des arrêts de traitement, lorsque dans l'état actuel de l'art et de notre conscience, cela semble indiqué. Peut-être que par la suite il y aura des évolutions. Cependant, nous sommes toujours tenus de réagir en fonction de l'état de notre connaissance et de notre conscience. Nous n'avons pas d'illusion, mais je suis assez rassuré par les propos des collègues étrangers qui en ont l'habitude. Certes, on fera peut-être face à des tensions avec l'entourage et à l'intérieur des équipes, mais ces tensions existent en permanence dans notre métier. Notre rôle est aussi de les gérer et d'essayer de les résoudre.
Enfin, à la SRLF, et nous ne sommes pas les seuls, nous pensons qu'il y a nécessité absolue d'une évaluation indépendante, à travers un recueil prospectif de l'indication de la limitation (est-ce que c'était une indication raisonnable en l'état de l'art ?) et d'un recueil des procédures. Je crois qu'un recueil des conditions du décès après le débranchement du respirateur est fondamental. Bien sûr, les gens peuvent mentir ou faire des choses qu'ils n'écrivent pas, mais cela sera rendu plus difficile s'ils doivent écrire exactement ce qu'ils ont fait à partir du moment du débranchement. C'est une précaution supplémentaire. Enfin, il faut être capable de suivre, de façon indépendante, l'expérience et le ressenti de tous les intervenants, que ce soient les proches ou les équipes médicale.
Débat
M. Jean-Louis Touraine. J'ouvre le débat
Pr. Bruno Riou, membre de la Société française de médecine d'urgence (SFMU). Je voudrais faire un commentaire général sur le Maastricht III. En 2004, j'ai fait partie du groupe d'experts autour de la mise en place des prélèvements chez les donneurs décédés après arrêt cardiaque, et à l'époque j'étais de ceux qui s'opposaient farouchement au Maastricht III dans l'initiation du processus. Aujourd'hui, je n'ai pas d'opposition, au sens où, finalement, c'est un arrêt cardiaque comme un autre, c'est un patient qui est décédé, et donc pourquoi pas. Toutefois, je voudrais mettre en avant deux points qui me semblent essentiels. Ce sont deux lignes rouges à ne pas dépasser. C'est une position personnelle, mais je pense qu'elle est partagée par beaucoup. Et ces limites, je sais qu'elles ont été franchies, ailleurs, dans des pays très « civilisés ».
La première barrière, c'est : « on ne prélève que sur un patient mort » (je ne parle pas des donneurs vivants qui ont consenti). Or sur des donneurs décédés après arrêt cardiaque, on sait qu'à Denver (Colorado, États-Unis), on a prélevé des enfants dont le coeur a été ensuite transplanté. J'ai du mal à croire que les neurones étaient morts. Cette première barrière est fondamentale, ne serait-ce que parce que si on la franchit, je ne sais plus où situer la barrière éthique après.
La deuxième barrière est également importante. Je vous donnerai la lettre, que j'avais co-signée en 2009 avec le Professeur Louis Puybasset, et qui était destinée à nos équipes. Elle ne concernait pas les donneurs décédés après arrêt cardiaque, mais les patients cérébro-lésés graves susceptibles de passer en mort encéphalique. Elle était destinée à bien montrer qu'il ne fallait pas dépasser cette deuxième ligne rouge au plan éthique. Elle est finalement générale pour les patients graves, susceptibles de passer en mort encéphalique ou d'être victimes d'un arrêt cardiaque. Le problème de fond, c'est : « qu'est-ce qu'on fait pour éventuellement faciliter le passage en mort encéphalique, ou le passage à un arrêt cardiaque ? » Dans les deux diaporamas qui ont été projetés, il a été clairement expliqué qu'on ne faisait rien pour faciliter cela. Pour moi, ce point est essentiel.
Je vous lis cette lettre : « Nous souhaiterions préciser l'attitude à avoir concernant les patients cérébro-lésés pour lesquels toute thérapeutique médicale ou chirurgicale est jugée vaine, et qui sont susceptibles d'évoluer vers un état de mort encéphalique :
- L'arrêt de thérapeutiques devenues vaines, et qui n'ont pour seul but que la prolongation de l'agonie, est tout à fait légal (au sens de la loi Léonetti), et acceptable au plan moral.
- À l'inverse, la mise en place d'actions nouvelles, qui auraient pour seul but d'accélérer, voire d'induire un état de mort encéphalique (et vous pouvez remplacer état de mort encéphalique par arrêt cardiaque) , n'est pas acceptable.
- Les actions thérapeutiques qui ont pour but de préserver la fonction des organes ne sont acceptables que dans la mesure où le processus d'évolution vers la mort encéphalique est déjà engagé de manière irréversible.
La limite entre ces différents types d'actions est claire, et vous devez vous référer ( je m'adresse à mes équipes ) à l'intentionnalité qui préside à vos actions. En effet, nous pensons que le premier type d'action - arrêt de thérapeutiques devenues vaines - est parfaitement en accord avec la loi et peut être expliqué, compris et donc accepté par les proches et la société (oralement je leur disais « un juge, un journaliste »). En revanche, le deuxième type d'action n'est pas conforme à la loi et serait très probablement difficilement accepté par les proches et la société. Il pourrait même conduire à une diminution de l'acceptation sociétale des prélèvements d'organes, ce qui entraînerait un plus grand nombre de décès des patients sur les listes d'attente de transplantation. De plus, nous considérons que ce type d'action traduirait un franchissement d'une ligne éthique, au-delà de laquelle aucune limite ne serait plus discernable. »
Pour moi, ce sont les deux lignes rouges. Si on ne les franchit pas, pourquoi pas le Maastricht III ? Mais ces lignes sont importantes, elles ont été franchies, dans des pays européens, où certains ont notamment proposé d'administrer des curares pour faciliter l'arrêt respiratoire et donc l'arrêt cardiaque. Quant au non-respect de la règle du donneur qui doit être décédé, comme je l'ai rappelé, elle a probablement été franchie aux États-Unis.
M. Jean-Louis Touraine. Je vous remercie beaucoup. Il était effectivement très important de rappeler ces deux lignes à ne pas franchir. Les deux font consensus. La première est aisée à délimiter, à observer, même si, et vous avez raison de le souligner, dans d'autres continents malheureusement, elle a pu être franchie, et cela a pu jeter un relatif discrédit. Mais je crois qu'il est assez facile de la percevoir et bien évidemment de s'assurer que personne ne la transgresse.
La deuxième est un peu plus subtile : la frontière entre des produits ayant des effets divers. C'est la même chose que pour la fin de vie. Au Parlement, régulièrement nous avons la question de la fin de vie dans la dignité, et avec une hypocrisie formidable, certains jusqu'à maintenant interdisaient le recours à des solutions de fin de vie induite, mais autorisaient naturellement des quantités très abusives de produits soi-disant susceptibles de soulager, mais qui, en réalité, ont pour effet d'accélérer la mort.
Il est vrai que l'on se trouve dans des domaines un peu plus délicats à définir. L'Agence de la biomédecine y a toute sa place, car ce sera par voie réglementaire que cela devra être défini et indiqué à toutes les équipes, de façon à ce qu'il y ait un encadrement des pratiques étroitement défini. Cela permettra de rassurer d'abord les professionnels - et c'est très important, car il peut y avoir des points de vue divers chez les professionnels concernés, transplanteurs, réanimateurs, etc ., et puis, par-delà les professionnels, l'ensemble de la population, pour qu'on puisse bien faire connaître les moyens multiples mis en place pour éviter tout risque de dérapage dans chacune de nos villes concernées. Madame la directrice générale, souhaitez-vous commenter ce point ?
Mme Emmanuelle Prada-Bordenave, directrice générale de l'Agence de la biomédecine. Je suis tout à fait d'accord avec ce que disait monsieur le député, dans la mesure où, évidemment, les points sont trop techniques pour que le législateur entre dans ce degré de détail. Il ne l'a jamais fait jusqu'à présent, et n'a pas l'intention de le faire. Vous l'avez clairement expliqué lors de la préparation de la loi de bioéthique. Et donc le législateur renverra à l'autorité réglementaire le soin de fixer ces règles. Bien sûr, il y aura aussi des sanctions quand les règles ne sont pas respectées. L'un ne va jamais sans l'autre. Ces sanctions peuvent être de niveau élevé. C'est le cas aujourd'hui pour les règles qui ont été fixées, ce sera le cas demain.
Le but de cette rencontre aujourd'hui, et de toutes celles qui suivront, est de progresser ensemble vers la définition des procédures, mais aussi, à l'intérieur de ces procédures techniques, vers des règles qui sont les lignes que vous définissiez monsieur le Professeur, les lignes rouges à ne jamais franchir. En les écrivant, on pourra les rendre publiques, et donc plus claires, pour ceux qui ne sont pas très compétents sur ce sujet-là. On pourra communiquer à l'attention de la population française sur le sens de ces contraintes et leur portée, pour que nos concitoyens gardent la confiance. Vous le savez mieux que moi, le don d'organes, c'est d'abord une affaire de confiance.
Pr. Benoit Barrou, vice-président de la Société française de transplantation (SFT). J'approuve tout à fait ces positions. Ma sensibilité de transplanteur va dans ce sens-là. Il serait catastrophique que l'on dépasse ces lignes et que l'on provoque ainsi l'écroulement de tout le système. C'est à nous les transplanteurs de nous adapter. Comme l'expliquait le Professeur Ploeg, avec qui nous sommes associés dans le projet de consortium pour la préservation des organes en Europe (COPE), c'est à nous d'évoluer pour progresser dans le domaine de la préservation des organes.
Or beaucoup reste à faire. Sans vouloir tirer la couverture à moi, l'ischémie-reperfusion et la préservation d'organes progressent, et j'estime que c'est ce qui fera évoluer la transplantation dans les dix ans qui viennent alors que sur les vingt dernières années, c'était l'immunologie. On a un peu oublié la préservation d'organes, c'est dommage, car tout est lié. Une mauvaise préservation commence par stimuler par l'immunité innée, qui à son tour stimule l'immunité acquise à l'origine du rejet de greffe.
C'est à nous de nous adapter, des possibilités sont à venir avec la réanimation ex vivo. On ne sait pas encore juger des organes. On ne dispose pas encore de bons biomarqueurs, ni de marqueurs hémodynamiques. Mais sur ce point, je suis aussi optimiste que le Professeur Ploeg, je suis convaincu qu'on les aura. Il ne faut pas inverser les problèmes. L'enjeu, c'est d'établir des pratiques qui permettent d'augmenter le nombre de donneurs, de manière éthiquement acceptable pour l'ensemble de la société. Peut-être qu'au départ, il faudra accepter l'idée qu'on ne puisse garder que 20 %, 30 %, 40 % de ces organes, à une époque où l'on sera capable de les juger de manière fiable. Je crois que c'est dans ce sens-là qu'il faut aller, et pas dans l'autre sens.
Le message est clair : il faut vraiment financer la recherche sur l'ischémie-reperfusion. On dispose là de grandes potentialités concernant les donneurs décédés après arrêt cardiaque, mais aussi les donneurs en état de mort encéphalique. Finalement, le fait d'avoir élargi les indications et d'avoir des donneurs de moins bonne qualité nous pose de plus en plus de problèmes sur la qualité des organes. Certaines lésions sont irréversibles, et je ne pense pas qu'on soit capable un jour de faire machine arrière. Mais beaucoup d'autres lésions sont aiguës, réversibles, et provoquées par cette transition entre le donneur et le receveur. Je pense que cet objectif est majeur en transplantation pour les années à venir.
M. Jean-Louis Touraine. À propos des progrès accomplis en immunologie, et dans les conditions de préservation des organes, je voulais rappeler qu'on attribuait à la génétique, il y a quelques temps, tout le bénéfice des bons résultats des greffes de donneurs vivants, parce qu'il existait une plus grande proximité familiale, et donc génétique... jusqu'au jour où nous avons entrepris des greffes de donneurs vivants non génétiquement apparentés, entre mari et femme par exemple. On a constaté alors que les résultats étaient nettement supérieurs à ceux des greffes d'organes de cadavres. Dans ces cas-là, entre mari et femme, l'explication ne peut plus être génétique. On a observé que l'absence des conséquences de l'ischémie outrepassait peut-être le facteur immunologique, même si les deux ont leur part dans les chances de succès. Et donc vous avez raison, Professeur Benoît Barrou , c'est une voie de recherche tout à fait importante, n'est-ce pas Madame la directrice générale ?
Mme Emmanuelle Prada-Bordenave. Tout à fait, dans le contrat de performance que l'Agence de la biomédecine a signé avec le ministère, l'un des axes, qui reprend d'ailleurs le Plan greffe, concerne l'importance à accorder aux recherches pour améliorer les résultats des prélèvements et des greffes d'organes. Nous en sommes donc tout à fait conscients.
À l'Agence de la biomédecine, nous disposons bien sûr de services qui travaillent, mais aussi, d'un comité d'éthique que la loi a désigné sous le nom de Conseil d'orientation, présidé par le Professeur Patrick Niaudet qui se trouve parmi nous aujourd'hui. Ce Conseil sera évidemment le point de passage à la fois obligé et essentiel de tout changement de protocole.
La loi de bioéthique a renforcé le Conseil d'orientation de l'Agence de la biomédecine, puisqu'elle a prévu que désormais, au lieu d'un député et d'un sénateur, quatre députés et quatre sénateurs siègent au sein de ce Conseil d'orientation. Cela renforce de manière étroite le lien entre le législateur et le pouvoir réglementaire lorsqu'il édictera ces normes. Il y aura donc bien une réflexion mutualisée, et éthique sur toute modification de ces procédures avec les parlementaires présents au sein du Conseil d'orientation.
M. Jean-Louis Touraine. Je remercie le président de ce comité d'avoir modifié l'agenda pour qu'il soit compatible avec celui des sénateurs et députés.
Pr. Jacques Cohen, Laboratoire d'immunologie, Reims. Il ne suffit pas que nous fassions en sorte de ne pas franchir les lignes rouges. Il faut surtout que personne ne pense que nous les franchissons. Nous sommes dans un pays où l'on voit facilement apparaître des procès de sorcellerie sociale en matière de santé, et l'acceptabilité sociale de ce qui sera proposé restera un paramètre essentiel. Si nous nous limitons à l'objectivité scientifique, nous risquons d'avoir de gros ennuis, surtout si elle est ébréchée par des pratiques marginales. Il est donc très important d'avoir cette idée en tête que la perception de la chose dans l'opinion est un pré-requis.
Pr. Patrick Niaudet, président du Conseil d'orientation de l'Agence de la biomédecine. Je souhaitais revenir sur les commentaires du Professeur Benoît Barrou concernant l'ischémie-reperfusion en demandant à nos collègues anglais ou espagnols quelles sont les différences, en termes de résultats, entre les prélèvements effectués dans les catégories I et II de Maastricht, et ceux de la catégorie III, au niveau des lésions ischémiques, des délais de reprise de diurèse, de la qualité des greffons, et des résultats à plus long terme ?
Pr. Rutger Ploeg, ancien président de l'European Society for Organ Transplantation . Il faut différencier les résultats en fonction des organes. Les meilleurs succès ont été obtenus avec la transplantation de poumons, qu'il s'agisse de prélèvements effectués dans les catégories II ou III de Maastricht, mais surtout dans la catégorie II. C'est une source très viable. De nombreux chirurgiens, pneumologues, ont pu constater les résultats de transplantation de poumons qui sont même meilleurs si on les compare aux prélèvements en état de mort encéphalique. Dans l'état de mort encéphalique, on a un phénomène inflammatoire qui durera 24 heures avec d'abord l'orage de cytokines, beaucoup d'instabilité, et il faudra réparer ; c'est possible car à la fin de la mort encéphalique, juste avant le prélèvement, on a une amélioration. Certes, dans le cas de l'arrêt cardiaque, on a des lésions cérébrales, on a l'ischémie chaude, peut-être une vingtaine d'heures d'orage... Mais le poumon, lui, est parfait. Nous avons observé que le poumon pouvait être en bon état dans le cadre d'un prélèvement après arrêt cardiaque. En ce qui concerne les transplantations hépatiques, des problèmes d'ischémie existent quelques semaines après la transplantation. C'est la raison pour laquelle on préfère avoir recours à la perfusion normothermique. S'agissant des transplantations rénales, on a obtenu de très bons résultats en Espagne, mais cela demande beaucoup de travail, et pour cela, il faut des machines à perfusion.
On pratique aussi des prélèvements après arrêt cardiaque sur des personnes plus âgées, et là, on sait que le facteur âge est décisif. À 65 ans, 70 ans, ou 75 ans, c'est possible, mais il faut utiliser la machine. Et les résultats sont très proches des prélèvements en état de mort encéphalique standard.
En ce qui concerne la Circulation régionale normothermique, c'est assez nouveau, et on trouve très peu de publications sur le sujet. Le Professeur Michael Nicholson ( Leicester General Hospital ) fera une communication au cours du Congrès ( 4 ) . Il a pratiqué un certain nombre de transplantations et a surtout fait appel à des donneurs âgés. Mais après deux heures sur machine, les résultats ont été très bons. Ces essais ne sont pas encore randomisés, nous ne disposons que de 34 cas pour le moment.
Dr. Rafael Matesanz, directeur de l'Organización Nacional de trasplantes de España. En Espagne, nous avons l'expérience de donneurs décédés après arrêt cardiaque de catégorie II uniquement. Bien que nous n'ayons pas encore une très grande expérience, je suis d'accord avec le Professeur Ploeg, les résultats préliminaires sont très encourageants. En ce qui concerne les transplantations rénales , les résultats sont bons, et mêmes meilleurs que dans le cadre de prélèvements sur donneur décédés standards. Il faut sélectionner des groupes, et comparer en fonction de l'âge et de tous les types : donneurs décédés en état de mort encéphalique, donneurs décédés après arrêt cardiaque. Avec les jeunes donneurs décédés après arrêt cardiaque on obtient de meilleurs résultats qu'avec des donneurs en état de mort encéphalique plus âgés. À Barcelone et à Madrid, nous avons une grande expérience, à long terme, les résultats sont très bons. Il est vrai qu'on observe des problèmes d'ischémie, mais les résultats s'améliorent depuis un an. L'organe le plus difficile à transplanter pour ces donneurs décédés après arrêt cardiaque de catégorie II, c'est le foie.
M. Jean-Louis Touraine. Concernant les donneurs décédés après arrêt cardiaque de catégorie III, y a-t-il eu, dans les pays ayant déjà une expérience de plusieurs années, des approches de discussion avec la famille à des phases différentes du processus ? Si oui, en quoi cela influe-t-il sur l'acceptation, les conditions du dialogue ?
Pr. Rutger Ploeg. De quelle discussion s'agit-il ?
M. Jean-Louis Touraine. À quel moment du processus allez-vous parler à la famille ? Allez-vous lui parler très en amont ? Et est-ce que cela a une incidence sur l'acception par la famille ? C'est un point très important.
Pr. Rutger Ploeg. L'approche est différente selon les pays. Aux Pays-Bas, en Scandinavie, au Royaume-Uni, on continue à informer les familles sur le drame qui est en train de se dérouler. On leur décrit l'état de gravité du patient, et même s'il n'y a pas de mort encéphalique ou d'arrêt cardiaque, le processus de don d'organes commence à être discuté. Dans d'autres pays, on ne parle pas de don d'organes jusqu'à un certain moment où la question sera posée .
Si vous commencez à introduire cette question trop en amont, ce n'est peut-être pas très favorable à l'acceptation, les chiffres le montrent bien. Mieux vaut accompagner la famille, et au fil de la discussion, la question se posera. En Grande-Bretagne, les familles de patients veulent être informées tout au long du processus. Les urgentistes le font. Aux soins intensifs, ils le font, et eux-mêmes posent la question dans la discussion.
Dr. Rafael Matesanz. Je ne pense pas que la situation soit très différente pour les donneurs décédés après arrêt cardiaque de catégorie III. On n'ira pas poser la question aux familles très en amont du processus. Mais il est vrai que pour les donneurs décédés après arrêt cardiaque de catégorie III, il faudra en parler bien avant la mort du patient. En Espagne, on a organisé cette conférence de consensus que j'ai évoquée. Tout le monde sait qu'il existe la possibilité d'un don. Lorsqu'une personne se trouve tout près de la mort, on commence par poser la question à la famille. D'une part, on fait une information relative aux processus de fin de vie, et d'autre part, on pose la question du don d'organes. Ces deux questions sont séparées, mais il existe une exception. Lorsqu'une personne se présente aux urgences avec des lésions encéphaliques graves, si on peut sauver cette personne, on agit. Il devient possible d'informer la famille de la possibilité d'envisager un don d'organes lorsque ce patient arrive aux soins intensifs avec des lésions cérébrales graves.
Pr. Rutger Ploeg. Je voudrais ajouter un mot. Nous le savons tous, toute cette discussion autour du traitement médical, et non pas uniquement du don d'organes, est bilatérale. D'un côté vous avez le patient, de l'autre le médecin. La question qui se pose est celle de la confiance. Nous pouvons tous faire des erreurs, mais lorsqu'il s'agit de don d'organes, de traitement de fin de vie, est-ce que nous avons la confiance des patients ? Sommes-nous capables de faire ce qui s'impose ? À partir du moment où ils ont confiance en nous et dans le traitement, et si nous sommes sereins et cohérents en la matière, je pense que le refus diminuera, ou du moins, on commencera à accepter une certaine politique. Si nous avons des approches différentes, si nos langages sont différents, la méfiance s'instaurera et on dira « non, je préfère m'abstenir ».
Pr. Bruno Riou. On s'interdit d'évoquer le don d'organes avant que la mort soit avérée. De temps en temps, les familles nous en parlent avant; là encore, on se trouve un peu dans le flou. En général, on essaie de séparer, chaque fois que faire se peut, l'annonce de la gravité, l'annonce du décès, et puis ensuite le questionnement sur le don. Mais parfois cela se percute, soit parce que le temps est extrêmement court, soit parce que les familles elles-mêmes comprennent les choses. Ce qui est important, c'est le lien fait entre l'équipe soignante et la famille du patient.
Mme Emmanuelle Prada-Bordenave. C'est peut-être flou, mais la loi est au moins très claire sur un point, c'est qu'en aucun cas les réanimateurs ne peuvent appartenir à l'équipe de prélèvement ou de greffe. C'est écrit dans le texte législatif et il n'y a aucune raison que cela change. On gardera dans la loi française cette séparation juridique entre l'équipe en charge de la réanimation et l'équipe en charge du prélèvement ou de la greffe. On ne reviendra pas sur la situation qui a pu exister autrefois. Dans le vécu des équipes, les choses s'entremêlent, mais en aucune façon, une équipe de réanimation peut être en charge du prélèvement.
Pr. Laurent Beydon, président de la Commission d'éthique-ICARE de la Société française d'anesthésie et de réanimation (SFAR). J'étais très impressionné par une remarque de notre collègue espagnol qui a expliqué que la population espagnole est totalement acquise, apparemment au principe du don d'organes, et que lorsqu'on en parle aux familles, c'est simple. J'ai déjà essayé d'exprimer les craintes du point de vue des réanimateurs en soulignant que nous serions très exposés et que l'on partait d'une situation très normée qui était « le diagnostic de la mort encéphalique, lui-même basé sur des examens extrêmement précis et fiables », et que d'autre part dans une situation d'arrêt des thérapeutiques actives, on était dans « l'intime conviction ». Il faut le rappeler. C'est une collégialité qui pense ainsi, mais on ne dispose d'aucun argument totalement certain à ce jour. Nous avons connaissance de quelques cas de patients qui rentrent chez eux.
Or, on sent que notre fragilité sera exposée en ligne directe. La question que je pose au législateur est la suivante : si le prélèvement de catégorie III est possible, laissera-t-on les médecins finalement faire l'événement, c'est-à-dire appliquer à un jour J cette pratique, et laisser donc la population découvrir cette nouvelle règle par la pratique au niveau du terrain ? Ou envisage-t-on une préparation de l'opinion, avec une explication ? J'ai l'impression que c'est la voie qu'a choisie l'Espagne. En Espagne, on a le sentiment que l'opinion a été préparée, par étape. En résumé, notre crainte, ce serait qu'un mardi après-midi ce soit le docteur qui rentre dans ce débat et qui tombe sur une population incrédule, puisque le Maastricht III a été autorisé le jour précédent.
M. Jean-Louis Touraine. En cette circonstance, la France a une transparence totale. Parmi nous se trouvent d'ailleurs quelques journalistes, mais surtout, et vous avez totalement raison, il convient de progresser dans ce domaine d'une façon complètement ouverte, sans aucune transgression des règles éthiques ou dissimulation à quiconque. Non seulement ce serait choquant, mais de plus cela se retournerait rapidement contre l'activité de prélèvement. Si des pratiques venaient à se développer sans qu'elles soient comprises, appréhendées par la population, cela durerait quelques années au terme desquelles un nouveau scandale apparaîtrait, qui bloquerait toute activité de prélèvement. Ce n'est donc pas souhaitable, ni humainement, ni éthiquement, et même, je dirais en termes d'efficacité.
La transparence doit être totale, et on peut regretter que dans le passé, cette transparence n'ait pas toujours été parfaite dans ce domaine. Rappelons-nous qu'au moment de la loi Caillavet du 22 décembre 1976, de nombreuses personnes expliquaient déjà que le consentement présumé est valable à condition qu'il soit expliqué pour que l'on sache que cette situation existe. Il a fallu attendre quelques décennies avant que la population appréhende vraiment la totalité de ce que suppose le consentement présumé pour les prélèvements.
Je crois qu'il y a une volonté très claire que cela s'effectue dans la transparence. Cela rejoint les propos du Professeur Cohen. Il est nécessaire, mais pas suffisant, que nos pratiques soient exemplaires au niveau professionnel et que les règles soient parfaitement respectées. Il est très important que la population française puisse n'avoir aucune suspicion. Être perçus par nous-mêmes exemplaires, surtout dans les temps actuels, n'est pas suffisant. On a connu bien des circonstances, où des experts croyaient bien faire leur travail, mais cela n'a pas été apprécié comme tel par la population, et il en est résulté des scandales. La population n'est pas prête à faire confiance a priori , elle a besoin d'être en permanence rassurée.
Je suis tout à fait d'accord avec ce que certains d'entre vous ont indiqué : la transplantation repose sur la confiance, mais la confiance, on ne l'aura, et on ne la maintiendra, que si on explique, on répète, on communique, on prouve concrètement que nous respectons des règles très strictes qui sont les mêmes pour tous les professionnels et qu'il n'y a pas de risque de dérapage ici ou là.
Pr. Didier Dreyfuss, secrétaire de la Commission d'éthique de la Société de réanimation de langue française (SRLF). Je souhaitais revenir sur un point. De toutes les façons, ce n'est pas à l'occasion d'une réflexion, et éventuellement, de la mise en pratique du prélèvement dans le cadre de la catégorie III de Maastricht, que l'on résoudra les incertitudes médicales et éthiques qui se posent autour des décisions concernant la fin de vie. Personne n'est capable, lorsqu'il prend une décision de limitation, et encore plus d'arrêt de traitement actif chez un patient en réanimation, de prédire ce qui se passera une fois qu'on aura extubé ce patient. Moi aussi, j'ai cette expérience de patients qui sont sortis vivants de l'hôpital. Heureusement et c'est tant mieux, mais ce sont deux points totalement différents. Il faut accompagner la fin de vie comme elle cela doit être fait au plan réglementaire et surtout au plan éthique, et puis ensuite, le reste suit. Il ne faut pas l'oublier.
Et je le redis, le deuxième point, qui découle du premier, c'est qu'il faudrait peut-être réfléchir, pour être sûr de limiter, voire d'empêcher totalement les possibilités de dérive, à une sorte de cahier de recueil anonymisé qui puisse être examiné par une commission après prélèvement dans le cadre de la catégorie III de Maastricht. Quel traitement utiliser ? Combien de temps ? Etc. Si tout fonctionne bien, tant mieux. S'il y a un problème, on peut éventuellement l'étudier avant que cela ne tombe dans le grand public.
M. Jean-Louis Touraine. Je ne pense pas qu'il y ait des difficultés à ce que dans ce domaine, comme dans d'autres, on ne puisse toujours disposer d'un pronostic précis et certain. La seule chose qui est attendue de nous tous, c'est qu'on soit franc, sincère, transparent, à cet égard. À partir du moment où l'on indique cela, je crois que les gens peuvent comprendre qu'il y a des aspects qui nous échappent au niveau actuel des connaissances scientifiques.
Pr. Didier Dreyfuss. C'est exactement ce que je disais.
M. Jean-Louis Touraine. En ce qui concerne le retour d'expérience et les progrès auxquels toutes les pratiques parviendront avec l'outil CRISTAL ( 5 ) en particulier, cet échange sera maintenu pour que petit à petit les expériences des uns profitent aux autres. Mais encore une fois, avec une volonté d'absence totale de dissimulation de quoi que ce soit, et en essayant aussi de parvenir à un point de vue autant que possible consensuel de la part des professionnels. Il ne faut pas que d'un côté nous ayons les transplanteurs et, de l'autre les réanimateurs, même s'ils doivent être complètements séparés au moment des actes, comme l'a rappelé Madame la directrice générale. Ce consensus est très important dans la réflexion des familles. De leur point de vue, la moindre différence d'appréciation risque d'induire une perte de confiance. C'est une règle absolue. Dès qu'une division dans l'appréciation des autorités est perçue par les familles, c'est le prétexte au retrait, au refus et à la non-acceptation. C'est pourquoi, je pense que notre discussion d'aujourd'hui est très importante, et qu'elle doit progresser au fur et à mesure que l'expérience avance, pour que l'on définisse ensemble les choses, que l'on se mette d'accord, et que l'on n'exprime pas des divergences incompréhensibles et des points de vue s'affrontant d'une façon exagérée. En revanche, entre nous, nous avons bien sûr le droit de faire valoir nos différents arguments.
Pr. Jacques Duranteau, département d'anesthésie-réanimation chirurgicale, CHU Le Kremlin-Bicêtre. Je me permets d'insister sur l'information et la transparence qui sont fondamentales. Dans notre pratique, en tout cas la mienne, j'observe les explications qu'il faut donner, à travers les réflexions des familles dans les différentes étapes qu'elles parcourent ; il y a encore et toujours une information à donner, on sait bien qu'il n'y a pas eu assez d'information. C'est notre métier, nous sommes habitués à le faire. Autour des prélèvements d'organes de catégorie Maastricht III, on doit informer, j'insiste là-dessus, parce qu'il me semble essentiel que les personnes soient mises au courant, qu'elles comprennent, et intègrent tout, et que cela soit peut-être plus facile pour nous ; dans tous les cas, notre devoir est de préparer la population.
Pr. Laurent Beydon. Je rebondirai sur les journalistes que vous avez évoqués tout à l'heure. Sont-ils le premier vecteur de l'information ? Mon souhait serait que les agences officielles prennent position avant, c'est-à-dire que la préparation ne vienne pas par une voie détournée.
M. Jean-Louis Touraine. Si vous me permettez, je voudrais que Madame Prada-Bordenave ferme ses oreilles deux secondes. C'est peut-être le charme de la France, mais nous sommes dans un pays dans lequel tout ce qui provient des autorités officielles, quelles qu'elles soient, est perçu avec une certaine suspicion. Sur toutes les mesures de santé publique, dès lors que c'est un ministre ou une direction d'agence qui les annonce, la population se demande : « quels intérêts veulent-ils protéger ? Veulent-ils faire des économies ? On veut nous conduire à cela, nous forcer à une vaccination dont on ne veut pas, etc . » Je n'y peux rien. Le deuxième cercle mis en doute par le grand public, est les chefs de service, les professeurs de médecine, etc . Comme on ne sait pas s'ils sont payés en fonction de leurs activités, le grand public pense qu'ils ont des intérêts...
Si l'on veut convaincre en matière de transplantation, et l'expérience le prouve, ni les autorités officielles, ni les chefs de service, ne doivent porter cette information au grand public. Il faut que ce soit les malades, les familles et un recueil des propos par des journalistes ou par des témoins, etc. Car dans l'esprit de la population, ceux-là sont dignes de confiance, parce que tout le monde s'identifie à eux. Si par hasard c'est une personnalité - un acteur de cinéma par exemple - alors il permettra de véhiculer le message. Nous tous autour de la table détenons l'information. Malheureusement, si l'on n'a pas un intermédiaire pour la transmettre, on est insuffisamment crédible. Je le regrette, mais à chaque fois que des campagnes ont été effectuées de façon trop institutionnelle, elles ont manqué leur objectif. Il faut s'adapter à la vraie vie.
Mme Emmanuelle Prada-Bordenave. Bien sûr, je suis d'accord. Vous avez expliqué à l'instant que nous, les institutions, nous détenions l'information, c'est vrai. Nous disposons d'une mine d'informations à l'Agence de la biomédecine, très largement apportée par les professionnels dans ce logiciel CRISTAL. Nous organisons des réunions professionnelles, nous nous rencontrons souvent. Cette information, nous avons le devoir de la partager. C'est la ligne directrice qui avait été choisie par le Professeur Didier Houssin ( 6 ) , et je ne crois pas avoir varié sur ce point, et Madame Carine Camby ( 7 ) non plus. Pour nous, il s'agit de partager cette information autant que faire se peut, avec les associations de patients et avec les relais d'information normaux, naturels, que sont la presse, les médias, les journalistes. Ils relaient cette information que nous n'avons pas le droit de garder pour nous. La population a le droit d'en prendre connaissance.
On dispose de journaux officiels, de Légifrance, d'une politique d' open data volontariste du gouvernement, et c'est dans cette perspective que, nous agences, devons, nous inscrire. Cela n'est pas toujours simple, mais c'est ce qu`il nous faut construire, en partenariat avec ceux qui en sont les vecteurs, la presse et les associations. Les associations constituent d'ailleurs des vecteurs dans les deux sens, puisqu'elles sont un vecteur d'information pour l'ensemble de la population et aussi pour nous, les agences. Les associations font remonter le ressenti de la population, des patients et de leurs besoins.
M. Jean-Louis Touraine. En France, le lieu qui possède le plus de données sur les questions de santé, c'est l'assurance maladie. Actuellement, un grand courant se développe pour que ces données soient ouvertes à tous, et ne restent pas seulement la propriété de l'assurance maladie, laquelle en tirerait les conclusions et ferait les démarches. Pourquoi ? Évidemment, une campagne qui est lancée par l'assurance maladie ne va pas être crédible, mais sera perçue par certains de nos concitoyens comme étant orientée, intéressée, par des mesures d'économies ou autres. Du côté des organismes officiels, on assure le recueil le plus objectif, le plus scientifique, le plus rigoureux des informations. Ensuite, il faut ouvrir tout cela. Tous les Français ont le droit d'avoir accès à tout ce qui procède de l'amélioration de leurs conditions de santé. Ensuite, c'est relayé par les moyens naturels d'information de la population.
Pr. Bruno Riou . Si l'on revient à ce qui s'est passé pour la mise en place des prélèvement sur donneurs décédés après arrêt cardiaque en France, cela s'est fait dans la transparence et la concertation, y compris avec des institutions indépendantes comme le Comité national consultatif d'éthique ou l'Académie nationale de médecine. On est parvenu à un consensus naturel de la population un peu comme en Espagne.
Cependant l'information n'a pas été faite ; or l'on constate qu'elle ne peut pas être seulement de l'information institutionnelle, parce qu'elle n'est pas forcément crédible. Dans tous les cas, cette information doit pénétrer pour recueillir une véritable adhésion. C'est quelque chose d'important et qui le sera encore plus pour les prélèvements d'organes de catégorie Maastricht III, parce qu'on ne se trouve pas dans la culture anglo-saxonne. Comme par hasard, ce sont plutôt les pays du sud de l'Europe qui ont recouru aux prélèvements d'organes Maastricht II et plutôt les pays du nord aux donneurs de Maastricht III.
Pr. Benoit Barrou. Je voudrais rebondir sur la façon de passer les messages. Une chose est sûre : de notre côté, il faut parvenir à un consensus, donc cela passe par le dialogue. Or nos chères sociétés savantes ne sont pas toujours habituées à dialoguer ensemble. C'est vraiment un élément à développer. On a observé les effets délétères de quelques lanceurs francs-tireurs sur la vaccination H1N1. Ce fut absolument redoutable. Il nous appartient à nous professionnels de créer ce consensus.
Pr. Rutger Ploeg. Je reviendrai sur la question du prélèvement d'organe de catégorie Maastricht III en France. La plupart des professionnels prédit que ce type de prélèvement perdurera, et que ce sera une ressource très importante pour les greffes. La question n'est donc pas de savoir si l'on doit l'accepter ou pas. Je pense qu'on a peu de choix. La question est de savoir comment l'appliquer. Vous avez évoqué la question de l'information qui est extrêmement importante. Il faut fournir une information fondée sur un consensus, mais en même temps, si l'on organise une introduction fragmentée d'un programme, cela risque d'avoir l'air d'un programme qui n'est pas très sérieux ; aussi faut-il une infrastructure pour étayer le programme.
Les systèmes mis en place au Royaume-Uni et en Espagne ont prouvé qu'il ne suffit pas d'une discussion au Parlement pour cela. Il faut également disposer d'une infrastructure en place, avec des équipes locales, et de tout ce qui doit être fait pour préserver les organes. Une fois que les infrastructures sont en place, cela fonctionne ; mais si l'on part dans des discussions sans fin, et si après avoir eu l'adhésion du public, on ne dispose pas d'infrastructure pour suivre, on perd toute crédibilité.
Dr. Rafael Matesanz. Je souhaite rectifier une chose. En Espagne, on n'a pas décidé un beau jour de faire du prélèvement sur donneur décédé après arrêt cardiaque de catégorie III. En fait, c'est le fruit d'une discussion qui a duré de nombreuses années. Nous avons également eu des discussions avec nos collègues hollandais, et d'autres équipes de réanimation de part et d'autre, y compris en Espagne. Il est important de souligner que la décision n'a été prise qu'une fois que nous étions convaincus qu'une proportion importante de toutes les équipes médicales impliquées dans la réanimation était réellement convaincue de l'utilité de cette procédure.
Je suis entièrement d'accord avec ce que vous avez expliqué : pour le don d'organes, et pour le prélèvement d'organes de catégorie Maastricht III en particulier, le mot-clé c'est la confiance. Vous avez raison, en Espagne aussi, la population ne fait confiance ni aux responsables politiques, ni au gouvernement, mais les familles de patients font confiance aux professionnels médicaux, aux médecins, aux équipes médicales qui traitent les patients jusqu'à la fin de leur vie. Atteindre un consensus à 100 % est impossible, nous avons pu le faire parce que la majorité des équipes de réanimation était favorable à cette procédure.
Pour la France, le conseil que je peux donner est de faire en sorte que d'abord les médecins accordent leurs violons avant de fournir des informations à la population. Or vous ne pourrez les donner qu'à partir du moment où vous serez convaincus vous-mêmes. Mais surtout et de grâce, n'organisez pas un référendum ! Il s'agit de questions extrêmement difficiles, critiques, et vous aurez forcément une partie de la population contre et l'autre pour, ce qui entraînera une discussion nationale et puis tout tombera à l'eau. Surtout, essayez d'avoir un consensus au niveau des professionnels d'abord, avant de mettre en place le prélèvement sur donneur décédé après arrêt cardiaque de catégorie Maastricht III.
Pr. Didier Dreyfuss. Comme tout le monde, je crois que la confiance est un point fondamental, mais je ne suis pas pessimiste. Dans les enquêtes d'opinion, les structures qui sont le plus largement plébiscitées par nos concitoyens pour ce qui est de la confiance, ce sont les institutions hospitalières.
Dr. Karim Laouabdia-Sellami, directeur général adjoint chargé de la politique médicale et scientifique à l'Agence de la biomédecine. L'intervention du Professeur Ploeg est fondamentale. On peut discuter longtemps, mais il faut mettre en place les infrastructures, et peut-être démarrer à un moment donné. On a tendance à beaucoup discuter et à traîner des années avant de conclure, au risque de s'enliser dans les discussions. Il faut montrer aussi qu'on obtient des résultats, que des patients sont greffés, et qu'on peut avancer. Bien sûr, cela n'exclut pas la discussion en amont.
Pr. Bruno Riou. En France, on nous a toujours expliqué l'inverse. « Faites et, après, les moyens viendront ». Parfois d'ailleurs, ils ne viennent pas du tout. À la Pitié-Salpêtrière, tout ce qui a été fait l'a été à moyens strictement constants. Quand notre collègue nous dit de mettre en place les structures, c'est un point important, surtout dans l'état actuel de tension où se trouve le système de santé en France ; ensuite ce sont des choix.
Pr. Louis Puybasset, directeur de l'unité de neuro-réanimation chirurgicale à l'Hôpital Pitié Salpétrière. Je me suis fait quelques réflexions au fil de ce que j'entends. Tout d'abord, ce débat sur prélèvement sur donneur décédé après arrêt cardiaque de catégorie Maastricht III est en interaction avec le débat sur la fin de vie. Si au Parlement on discute d'une loi sur l'euthanasie et qu'en même temps on procède au prélèvement d'organes de catégorie Maastricht III, cela deviendra extrêmement compliqué dans la tête des Français.
Ma deuxième interrogation porte sur la culture de la limitation et des arrêts des thérapeutiques actives (LATA). Il existe de grandes différences d'approche entre les pays anglo-saxons et latins, surtout chez les cérébro-lésés. En France, dans les réanimations, les approches sont extrêmement différentes. Il suffit de voir les LATA dans les arrêts cardiaques. On n'a pas de consensus pour définir selon quels critères, à quel moment, et selon quel argument on prend des décisions. Nous nous situons dans des approches culturelles sur le problème de la limitation et des arrêts des thérapeutiques actives des cérébro-lésés par rapport à l'état de mort encéphalique, qui est très défini et où existe une certitude.
Puis je ferai aussi quelques réflexions médicales. Si on extube un cérébro-lésé, et qu'on souhaite un prélèvement possible de catégorie III, il faudra que son coeur s'arrête ; et pour que son coeur s'arrête, il faut qu'il ne respire plus. Pour qu'il ne respire plus, il faut que son bulbe ne respire plus. Il y a donc trois façons de procéder : soit on met des sédations, ce qui va « endormir le bulbe » ou réduire le taux de ventilation ; soit le patient a une destruction du bulbe ; soit le patient est en hypertension intracrânienne et il fera finalement un engagement cérébral qui va lui abîmer le bulbe, ce qui va aboutir à ce qu'il ne respire plus.
Regardons maintenant le volume de patients. En France, on estime à entre 50 000 et 100 000 les décès par limitation et arrêts des thérapeutiques actives (LATA) en réanimation, dont on pense que 8 % sont éligibles au Maastricht III. En effet, la plupart de ces décisions sont prises chez des malades cancéreux ou qui ont des défaillances multi-viscérales. Le taux de patients qui seraient éligibles à un prélèvement de type Maastricht III s'évalue en fonction de la fonction rénale, d'absence de cancer ou d'hémopathie maligne. Ce taux est de 8 %. Supposons que dans ces 8 %, on arrive à en prélever au mieux 10 %. J'ai donné les statistiques des LATA au niveau national. Mais toutes ces LATA sont éparpillées dans des centaines de centres de réanimation. Il faut donc réduire cette estimation au nombre de réanimations accessibles. Au final, on peut estimer que le nombre de patients qui seraient éligibles au Maastricht III se situe entre 200 et 800 patients. C'est évidemment considérable. On en pratique 1 700 en état de mort encéphalique. Le Maastricht III correspond à peu près à la moitié.
Quant à la question des délais évoquée par le Professeur Benoît Barrou, si ces délais étaient rallongés, cela changerait bien des choses. Si le délai entre l'extubation et le prélèvement pouvait passer à 24 heures par exemple du fait des techniques de conservation d'organes, le problème serait très différent pour nous. Un délai de 2 heures après l'extubation ou après une tension artérielle systolique de 50 ou de 60, alors qu'au plan médical on ne sait pas si c'est la pression artérielle moyenne ou si c'est la pression systolique, c'est vraiment très important. On a observé que dans les différents pays qui pratiquent le prélèvement de type III de Maastricht, les délais ne sont pas les mêmes. Certains sont basés sur la pression systolique, d'autres sur la pression artérielle moyenne. Le temps zéro du temps d'ischémie chaude n'est pas défini de la même façon. Si on rallongeait ces délais, le potentiel de patients éligibles serait plus élevé.
Dans la pratique clinique telle que je la constate, les régimes de sédation pratiqués aujourd'hui quand on extube des cérébro-lésés induisent vraiment très rarement la mort dans un délai de 2 heures, mais. Après extubation et décanulation la mort intervient plutôt de l'ordre de 24 à 36 voire à 48 heures ensuite. Les malades ne décèdent pas instantanément ou alors, ils étaient quasiment en état de mort cérébrale, on les extube et ils passent en état de mort cérébrale.
Si on prend des décisions une fois que la phase la plus aiguë est passée, qu'il n'y a plus d'oedème cérébral, le coeur de la plupart des malades ne s'arrête pas rapidement parce que leur bulbe fonctionne. La destruction du bulbe est très rare. Dans l'arrêt cardiaque, le bulbe est très préservé, et les contusions du bulbe en traumatologie sont très rares. Dans l'hémorragie méningée, on a très peu de destruction du bulbe. Dans les hématomes intra, il est très rare qu'il soit en fosse postérieure. Donc pour prélever des organes en catégorie Maastricht III, il faut que le patient ait une hypertension intracrânienne, ou un bulbe très abîmé, or ces conditions sont rares médicalement, ou alors il faut forcer le trait avec de la sédation. Si l'on souhaite rester dans les régimes de sédation habituels, je pense qu'il y aura assez peu de patients concernés.
Ensuite, se pose un autre problème culturel pour les équipes. Si on se lance là-dedans et que dans la moitié des cas cela n'aboutit pas, j'ai peur qu'on ait nombre de réticences de la part du personnel infirmier. Cela dépendra du lieu où l'on pratiquera les extubations : qu'on les fasse en réanimation ou au bloc, ce n'est pas pareil. Si c'est en réanimation, cela survient ou pas. Si l'on doit descendre le malade au bloc, attendre que cela se produise au bloc opératoire, et que 50 % remontent, alors dans ce cas les équipes nous dirons très vite « on arrête ». C'est d'ailleurs ce qu'on avait expliqué à la SFAR. Il faudrait qu'on soit assez certain que l'arrêt cardiaque surviendra. Les Américains ont défini des critères de délais d'arrêt cardiaque. Il me paraît important de cibler des populations dont le coeur va s'arrêter vite. Personnellement, je ne me vois pas descendre dix malades et en remonter cinq en réanimation. Je le ferai dix fois et puis j'arrêterai. C'est impossible.
M. Jean-Louis Touraine. Je vous remercie beaucoup. Il est effectivement important de disposer d'une information précise, y compris au plan physiopathologique. Ensuite, il faut considérer qu'il est important de prendre ce tournant. Comme cela a été dit, la question n'est pas « est-ce qu'il faut le faire ? », mais « comment le faire ? »
En effet, au début, le pourcentage de prélèvements de catégorie III paraît faible au regard du nombre global de décès. Ce chiffre de 800 patients éligibles au prélèvement d'organes de catégorie Maastricht III ne sera pas atteint en 2014 et il faudra plusieurs années avant de l'approcher.
Il n'empêche, commencer cela est très important, parce que, comme vous l'avez très bien expliqué, l'évolution de la technique nous permettra de progresser significativement. Compte tenu des avancées techniques qui se produiront, si dès aujourd'hui nous sommes prêts à pratiquer dans les prochaines années les premières centaines de prélèvements sur ce type de patients, et si cela augmente de façon régulière, cela s'accompagnera aussi de progrès de la technique qui élargiront le champ du possible dans des conditions parfaitement rigoureuses. Comme nos collègues étrangers déjà engagés dans cette procédure l'ont souligné, les autres sources de prélèvement diminuent, c'est un phénomène irrémédiable. Nous avons donc cette obligation de les compenser dès à présent par cette possibilité qui pour nous est nouvelle, et d'anticiper sur un avenir au cours duquel les progrès de la technique permettront de gravir des étapes supplémentaires.
Pr. Rutger Ploeg. J'apporterai un commentaire positif ; comment une approche efficace peut-elle aider ? Au Royaume-Uni, le ministre de la santé avait chargé l'Agence de la biomédecine anglaise d'augmenter les dons d'organes de 50 %. Nous en sommes à la quatrième année : avec toutes les mesures, les discussions, les infrastructures, nous avons amélioré la perception de 47 %. Pour le prélèvement en état de mort encéphalique, les chiffres se sont stabilisés ; mais pour des donneurs décédés après arrêt cardiaque, les chiffres doivent s'améliorer. Ne me dites pas que la France ne peut pas accomplir ce que l'Angleterre a réalisé !
Pr. Didier Dreyfuss. C'est un peu ce que je voulais dire, mais de façon moins incisive. J'ai du mal à imaginer que ce que nos collègues espagnols ou anglo-saxons ont pu accomplir, ne se fasse pas en France car il y aura les mêmes problèmes et les mêmes résultats.
Par contre je pense qu'il est important d'envisager les différentes possibilités. Dans le document de la SRLF, nous l'avons envisagé : bloc opératoire ou réanimation ? Là encore, je considère qu'il faut une flexibilité. L'approche est différente si la famille d'emblée déclare que le malade a expliqué qu'il aurait souhaité donner ses organes, auquel cas on peut effectivement réfléchir à la façon d'améliorer les explications et l'acceptation que cela puisse se pratiquer au bloc opératoire.
Dans le cas où les événements sont plus complexes, on a une grande incertitude et l'on sent que la famille ne va pas être en capacité de vivre correctement cette incertitude, alors la fin de vie peut se faire dans l'environnement qui était celui que la famille connaissait. Je pense qu'il faut rester flexible et sûrement pas dogmatique dans ces approches.
Mme Marie-Françoise Baraton, Fédération nationale d'aide aux insuffisants rénaux (FNAIR- Centre Val de Loire). Je voudrai intervenir en tant que représentante d'une fédération de patients, la FNAIR. Effectivement nous sommes extrêmement inquiets de la situation de la transplantation en France ce qui a été très longuement exposé. Actuellement, c'est tout juste si le nombre de greffons n'est pas en diminution. L'arrivée de maladies en insuffisance rénale terminale dont le nombre augmente, nous inquiète beaucoup. La situation était différente voici vingt ans. À nous aussi, il nous semble qu'on ne peut plus trop faire traîner les discussions, car il faut effectivement protéger la population.
Le problème de l'information me paraît essentiel. En France, le taux de refus de prélèvement est anormal, et même extrêmement important dans certaines régions de France. On s'interroge là-dessus, avec les agences régionales de santé entre autres. Cela signifie qu'on ne sait pas communiquer. Qui ne communique pas bien ? On ne le sait pas et on cherche.
Pour ce qui concerne le passage à d'autres formes de prélèvement comme le type III de Maastricht, à la FNAIR, nous y sommes extrêmement favorables. Nous cherchons toutes les solutions possibles pour trouver de nouveaux greffons, en particulier sur les donneurs vivants, auxquelles nous sommes également très favorables. Nous avons obtenus des résultats tangibles grâce aux études réalisées par l'Unité de Nancy.
Cependant nous souhaitons un coup d'accélérateur très net, notamment au niveau de l'Agence de la biomédecine, et que des recommandations précises soient faites aux équipes et aux directions de CHU. On ne peut évacuer le problème des moyens, il est essentiel. Il faut aussi former certains réanimateurs. La semaine dernière dans notre région, nous avons eu une réunion du réseau de coordination et de prélèvement. On constate quand même des choses anormales.
Un travail énorme est à effectuer. Il faut le faire, c'est une question de vie ou de mort pour certains patients, en particulier ceux qui sont en dialyse et qui aujourd'hui meurent nombreux, alors qu'ils sont inscrits sur une liste d'attente. Il existe effectivement des oppositions à la greffe de nature diverse ; mais la raison principale est quand même le manque de greffons.
Nous souhaitons une accélération de la réflexion, tout en garantissant tout ce qui a été dit, les précautions qui sont indispensables au plan éthique. Je pense qu'au Conseil d'orientation de l'Agence de la biomédecine, on y fait très attention. Cependant, on ne peut plus rester dans une situation d'attente, à discuter à un moment donné, il faut avancer. Le prélèvement d'organe de la catégorie Maastricht III nous paraît indispensable. C'est la dernière solution possible, à moins que la recherche fasse d'énormes progrès. Je me trouve dans une région autorisée à prélever dans le cadre des catégories I, II et IV de Maastricht et qui n'a toujours pas réussi à commencer la catégorie III. Donc des freins existent et il faut trouver des solutions, notamment avec les directions de CHU et les agences régionales de santé.
M. Philippe Thiébaut, président de la Fédération nationale des déficients et transplantés hépatiques (Transhepate). Je représente Transhepate, les greffés hépatiques. Bien évidemment, nous sommes tout à fait favorables, et l'on se félicite de constater qu'un consensus commence à s'établir entre les politiques et les médecins, parce que nous sommes confrontés à des problèmes identiques à ceux que décrit Madame Baraton. Pour nous, on le ressent très nettement aujourd'hui, aborder le prélèvement d'organes de catégorie Maastricht III, oblige à un effort considérable d'information.
Aujourd'hui, on regrette aussi quelque peu une certaine stagnation. Même si des efforts considérables ont été accomplis, on observe au niveau de la population en général comment est perçue la mort encéphalique. Actuellement, tout le monde est donneur, mais il suffit de voir ce qui se passe parfois dans les salles de réanimation, quand les coordinatrices nous appellent. Il est affolant d'observer tous ceux qui y sont confrontés et qui ne savent rien ! Je ne sais pas ce qui se fait en Espagne ou en Angleterre, mais je pense qu'il y a un effort à accomplir en France aujourd'hui. Par exemple, au moment de la Journée du don d'organes, si l'on précisait ce qu'est la mort encéphalique, je pense qu'on récupérerait un nombre de donneurs incroyable.
CONCLUSION PAR M. JEAN-LOUIS
TOURAINE,
DÉPUTÉ, MEMBRE DE L'OPECST
Les discussions pourront se prolonger, notamment pendant les deux journées complètes du Congrès international. Je vais très brièvement indiquer quelques points. On a évoqué pour l'ensemble des prélèvements les conditions dans les pays européens. On a décrit les pratiques des pays du nord, de la partie moyenne de l'Europe et des pays du sud. On n'a peut-être pas assez insisté sur le fait que les philosophies et les réglementations sont différentes entre pays qui demandent un accord explicite de la famille et ceux où existe un consentement présumé, ce qui évidemment représente une situation tout à fait différente. J'estime que cela explique certaines de ces différences baptisées nord-sud, mais qui sont dues à des approches différentes.
Je pense aussi qu'il est intéressant d'avoir entendu que pour ceux qui ont déjà une habitude de ces prélèvements sur les donneurs après arrêt cardiaque, notamment de catégorie Maastricht III, on observe moins de refus du prélèvement de la part des familles après arrêt cardiaque qu'après mort cérébrale. C'est donc un point dont on doit s'inspirer, car la population nous indique quelque chose quand elle exprime plus d'acceptation.
Troisièmement, nous avons toujours la crainte de l'incompréhension des populations. C'est vrai qu'il faut éviter tout dérapage. Il faut bien distinguer, comme vous l'avez indiqué Madame la directrice générale, ce qui concerne la mort, de ce qui concerne le prélèvement. Cela a également été rappelé par nos collègues étrangers. Évidemment, cette distinction est fondamentale, de même que la qualité du dialogue avec les familles. Une seule affaire avec un mauvais dialogue a des conséquences majeures sur la totalité des prélèvements de toute nature. Cela est donc important. Par rapport à la crainte d'une incompréhension de la population, on ne devrait pas oublier qu'il est d'abord nécessaire d'informer et de convaincre nos collègues. Si tous les professionnels concernés, transplanteurs, réanimateurs, administrateurs, et tous les personnels impliqués dans le prélèvement d'organes pour les greffes, comprennent les choses de la même façon, si tous adhèrent aux mêmes règles d'activité, alors il n'y a pas de doute qu'en France, comme en Espagne, la population deviendra, dans sa grande majorité, en situation d'accepter les conditions de prélèvement et cette extension des possibilités de greffes.
J'ai entendu que le Royaume-Uni et que l'Espagne avaient pu prélever des organes dans ces conditions. Alors, l'orgueil national de la République française devra faire en sorte qu'on ne se pose même plus la question de savoir si on peut pratiquer, mais comment nous allons le faire. Il n'y a pas de compétition entre nos pays, il s'agit simplement de la volonté d'apporter à tous nos malades de meilleures possibilités d'accès aux organes, comme cela est demandé. À cet égard, je remercie les deux représentants d'associations de patients de s'être exprimés, parce que nous travaillons pour les patients et pour l'ensemble des familles concernées. Cette demande qui émane de ces associations est importante à entendre, nous avons le devoir d'y répondre.
Madame la directrice générale a indiqué que la plupart des points dont nous avons discuté seront décidés par l'autorité réglementaire et non pas par la loi. Par rapport à l'encadrement des pratiques, ceci ne pourra pas être fixé une bonne fois pour toutes. Cette réglementation sera évolutive, d'une part parce que les mentalités évoluent, d'autre part parce que des problèmes non perçus apparaîtront, et surtout, parce que les techniques vont grandement s'améliorer.
Je vous remercie d'avoir annoncé toutes les perspectives nouvelles que les progrès techniques résoudront ; certaines des questions d'aujourd'hui ne se poseront plus demain. Dès lors, on pourra aller beaucoup plus loin dans l'organisation de ces prélèvements après arrêt cardiaque. Nos débats feront l'objet d'un compte rendu adressé à chacun d'entre vous. Ce document de travail, je l'espère, aidera l'Agence de la biomédecine et chacun des professionnels, et ce sera une base jetée pour des discussions à venir. Celles-ci ne reprendront plus exactement les mêmes thèmes. La question sera plutôt de savoir comment nous progressons dans ces questions, et comment, dans le concert européen, la France pourra tenir toute sa place dans les progrès des prélèvements, de façon à accroître le nombre des patients transplantés ici, comme en Espagne, comme au Royaume-Uni, et comme dans tous les pays européens. Je vous remercie de votre présence.
PROPOSITIONS DE RECOMMANDATIONS
Ce domaine relève du règlement ; il s'agit de favoriser les bonnes pratiques et l'information des personnels et du public.
1- Utiliser toutes les innovations technologiques :
- l'IRM avant l'arrêt des traitements pour obtenir un pronostic très rapide ;
- la circulation régionale normo-thermique (CNR) ;
- les machines d'évaluation des organes ;
- les machines à perfusion pour le prélèvement d'organes sur donneur décédé après arrêt cardiaque ;
- les techniques de perfusion hypothermique ou normo-thermique ;
- encourager les recherches portant sur les marqueurs permettant d'évaluer les organes susceptibles d'être transplantés ;
- proposer une conduite à tenir sur la sédation du donneur.
2- Pour former et informer les personnels et harmoniser les pratiques :
- enseigner systématiquement la classification de Maastricht ;
- organiser une conférence nationale de consensus dédiée à tous les professionnels de santé impliqués dans le prélèvement d'organes (médecins urgentistes, transplanteurs, réanimateurs, administrateurs, etc .) ;
- veiller à l'existence d'un consensus au sein des équipes médicales des centres de prélèvement d'organes de catégorie Maastricht III ;
- sensibiliser tous les intervenants dès le début de la mise en place du programme de prélèvement d'organe de de catégorie Maastricht III ;
- améliorer les conditions de travail des équipes médicales en veillant à leurs conditions d'astreintes et de déplacement ;
- appliquer strictement les conditions dans lesquelles sont encadrées les décisions d'arrêt des thérapeutiques mises en place par la loi Léonetti du 22 avril 2005.
3- Pour éviter les refus :
- favoriser l'accompagnement, l'écoute et le dialogue avec la famille et les proches du donneur dans le cadre d'un prélèvement d'organes de Maastricht III .
4- Pour donner au public une information de qualité sur le prélèvement d'organe :
- fournir une information fondée sur un consensus et une infrastructure spécifique de prélèvement de cette catégorie ;
- veiller à l'existence d'un consensus entre les acteurs des greffes d'organes sur les bonnes pratiques de prélèvement d'organes de catégorie Maastricht III ;
- dissocier complètement l'accompagnement de la fin de vie et le prélèvement d'organes en établissant une barrière stricte entre les différents intervenants ;
- faire porter l'information par les associations de patients, la presse, les médias, les journalistes ;
- demander aux patients eux-mêmes, aux familles, aux associations ou à des personnalités extérieures au monde médical de véhiculer l'information pour éviter les campagnes trop institutionnelles.
5- Assurer la transparence et l'évaluation des pratiques de prélèvement d'organes de catégorie Maastricht III en :
- autorisant pendant trois ans un nombre limité de centres à le pratiquer ;
- recueillant dans un registre spécialement dédié toutes les données, notamment l'indication de la limitation de soin, les conditions du décès, ainsi que le nombre et le types de patients prélevés, les conséquences pour les soignants et les familles ;
- créant un observatoire des pratiques chargé d'évaluer ces données et de remettre ses conclusions.
EXTRAIT DE LA RÉUNION DE L'OPECST DU 10 JUILLET
2013
PRÉSENTANT LES CONCLUSIONS DE L'AUDITION PUBLIQUE
M. Jean-Yves Le Déaut, député, premier vice-président de l'OPECST : L'ordre du jour appelle la communication de M. Jean-Louis Touraine et M. Jean-Sébastien Vialatte, excusé aujourd'hui, relative à l'audition publique du 7 février 2013 sur les prélèvements sur donneurs décédés après arrêt cardiaque dans le cadre des greffes d'organes. Cette réunion précédait un colloque international réunit pour la première fois à Paris. Les transplantations d'organes sont un symbole de l'évolution des prouesses médicales qui permettent de sauver de nombreuses vies.
L'Organisation Mondiale de la Santé (OMS) estime aujourd'hui à 100 000 le nombre de patients en attente d'une greffe rénale aux États-Unis. En France, on dénombre un greffon rénal pour quatre patients qui en ont besoin ; cet écart s'accroît et entraîne un trafic illicite d'organes aux conséquences dramatiques. J'ai d'ailleurs eu l'occasion d'en débattre au Conseil de l'Europe.
L'Agence de la biomédecine avait suggéré que l'OPECST examine les méthodes de prélèvement d'organes en Europe et aux États-Unis pour réfléchir aux moyens d'accroître les possibilités de don d'organes et les conditions de prélèvement en France. Tel est l'objet de cette communication.
M. Jean-Louis Touraine, député, rapporteur : Les transplantations d'organes ont été, sont encore, et seront pour longtemps une merveilleuse aventure humaine. Celle-ci a impliqué des performances médico-scientifiques remarquables pendant le XX ème siècle. Au cours de la première moitié du XX ème siècle, la recherche a rendu possibles d'éventuelles transplantations, puis lors de la seconde moitié du siècle, des transplantations réussies de reins, puis de coeurs, de foies et d'autres organes ont été effectivement réalisées chez l'homme.
Au-delà de ces performances médico-scientifiques, il s'agit là d'une extraordinaire oeuvre de solidarité entre les humains, entre celui qui donne et celui qui reçoit. Déjà, le don du sang, au début du siècle dernier, représentait un bel effort de solidarité, mais le don d'un organe est encore plus symbolique de la solidarité dans la chaîne des humains, que ce soit un organe donné entre vivants (par exemple, d'un frère pour sa soeur), ou que ce soit au-delà de la mort. On peut ainsi redonner la vie à un patient qui, sinon, serait mort du fait de l'insuffisance de l'un de ses organes. La communauté scientifique et, plus largement, la communauté humaine en général et les familles concernées ont salué ce progrès immense, qui a fait reculer les désespoirs de tous ceux qui, dans les décennies passées, se résignaient à une mort inéluctable parce que leurs organes étaient devenus incapables de fonctionner correctement.
Aujourd'hui, après avoir vaincu toutes les difficultés, c'est-à-dire avoir fait comprendre l'intérêt de la solidarité et les impératifs techniques, avoir fait oeuvre de pédagogie auprès de la communauté médicale, avoir vaincu les principales causes d'échec - les échecs chirurgicaux sont devenus exceptionnels, les échecs immunologiques extrêmement rares et les autres complications, infectieuses, tumorales, etc . ont toutes été maîtrisées -, l'absence de greffe reste néanmoins une cause importante d'échecs. Actuellement, on compte plus de patients qui décèdent en listes d'attente que de patients greffés décédant d'une complication liée à l'opération.
Notre premier devoir est donc de lutter contre la pénurie gravissime de greffons, devenue la première cause de décès des personnes qui espèrent en la greffe mais ne peuvent pas en bénéficier.
Vous avez cité, Monsieur le Président, le chiffre de 100 000 personnes en attente aux États-Unis, en France le chiffre atteint 12 300 pour les greffons rénaux car, chaque année, on compte davantage de nouveaux insuffisants rénaux qui s'inscrivent sur les listes que de personnes greffées. Le succès des transplantations conduit un nombre croissant de patients à solliciter une greffe car on vit bien mieux avec une greffe qu'en hémodialyse, on connaît moins de complications, moins de mortalité, moins de morbidité et, surtout, une qualité de vie bien meilleure. De ce fait, on sollicite une greffe quel que soit son âge ou son problème médical. En outre, c'est aussi une manière de coûter bien moins cher à la société. Au cours de la première année de greffe, le coût total des traitements est inférieur ou égal à celui des dialyses. Mais les années suivantes, ce coût est infiniment plus faible et, en l'absence de pénurie, les économies effectuées grâce à la transplantation rénale permettraient de construire un très grand hôpital, de plus de 600 lits, chaque année en France. Ce n'est pas l'objectif, mais cette information illustre l'importance de l'économie potentiellement réalisable. Actuellement, plus d'un tiers des malades sont toujours en liste d'attente après cinq ans. Il est pourtant difficile, pour une personne jeune de continuer à vivre en étant en hémodialyse à raison de trois séances hebdomadaires. C'est un traitement lourd et affaiblissant pour le patient et qui crée un handicap. Cette situation génère un coût humain et financier considérable pour notre pays.
Face à cette pénurie, plusieurs solutions sont envisageables. D'abord, faire respecter la loi française, qui ne l'est pas intégralement. Fondée sur le principe du consentement présumé, elle dispose que toute personne qui n'a pas exprimé de son vivant une opposition au prélèvement d'organe peut être donneur potentiel. Cependant, elle prévoit aussi d'interroger la famille sur l'avis de la personne qui vient de décéder. Or, comme généralement, les personnes n'ont pas exprimé d'avis, la famille décide bien souvent à leur place et émet l'opinion de l'un de ses membres. Bien souvent, un membre de la famille qui a un état d'âme s'oppose au prélèvement. L'esprit de la loi n'est pas respecté car le corps n'appartient ni à la famille ni à l'État mais à la personne elle-même. Ceci explique en partie la grave pénurie d'organes que nous subissons. Paradoxalement, en France, il n'existe aucune objection au prélèvement de tous les organes en cas d'autopsies médico-légales. Cela est demandé par la justice et personne n'a le droit de s'y opposer. Dès lors, tous les organes sont prélevés pour qu'on sache si ce qui a provoqué la mort relève de la responsabilité d'un tiers et si une assurance doit couvrir le préjudice. L'intérêt mercantile autorise ainsi le prélèvement sans restriction.
L'Agence de la biomédecine (ABM) est parfaitement consciente de cette difficulté et s'efforce de lutter contre les refus de prélèvements. Officiellement, il y aurait un tiers de refus mais leur nombre réel serait probablement proche de la moitié car, par autocensure, les équipes médicales ne proposent même pas à certaines familles, un peu véhémentes et opposantes, de prélever des organes. On perd donc à peu près la moitié des organes exploitables, alors que sans cette perte, il n'y aurait plus de pénurie d'organes. Il nous faut lutter contre cela et rendre hommage au travail de l'ABM pour faire mieux respecter la loi.
Il faut également augmenter les prélèvements. Le nombre de personnes sur lesquelles peuvent être prélevés des organes décroît car la mortalité prématurée diminue en France, ce dont il faut se réjouir. Les accidents de la route sont devenus plus rares, de même que les accidents vasculaires cérébraux d'évolution fatale et de nombreuses autres maladies.
Il s'est avéré nécessaire d'étendre les indications de prélèvement : on prélève des organes sur des sujets beaucoup plus âgés qui, hier, auraient été récusés. Sachant que l'âge du donneur doit rester comparable à celui du receveur, eu égard à la durée de vie restante de l'organe, on a étendu le cercle des donneurs vivants, d'autant que le taux de succès des greffes est encore plus élevé, avec une durée de vie des organes plus prolongée, lorsqu'il y a appariement familial pour des raisons non seulement génétiques, mais aussi psychologiques, comme cela s'observe notamment pour les dons entre époux. Ceci montre que la présence du donneur vivant rappelle au receveur qu'il faut tout faire pour que la greffe soit un succès.
Malgré ces possibilités d'extension des prélèvements, la pénurie reste très présente, c'est la raison pour laquelle la France, à l'instar de quelques autres pays européens, souhaite étendre le prélèvement d'organes à des donneurs en état d'arrêt cardiaque dit « contrôlé ». La plupart des greffes d'organes, pour l'instant, sont effectuées sur des patients en état de mort cérébrale : leur cerveau est complètement et définitivement détruit, comme l'attestent l'absence de circulation cérébrale, l'électro-encéphalogramme plat de façon définitive et l'absence de toute activité du cerveau. Dans ces conditions, on constate la mort et la sanction systématique est d'arrêter les mesures de réanimation, de respiration artificielle et d'assistance à la circulation cardiaque.
Quand un prélèvement d'organe est possible, on prolonge quelque peu ces mesures de réanimation afin de réunir les conditions de transplantation. Au moment opportun, on prélève les organes et on arrête les mesures de prolongement artificiel de la vie. On a déjà observé des cas de prélèvements d'organes sur donneur avec un coeur arrêté, car le donneur étant en réanimation, on avait la possibilité, au moment de l'arrêt cardiaque irréversible, de prélever, très vite, les organes. Cela a permis quelques greffes avec des résultats assez satisfaisants, même s'ils sont un peu moins bons que les greffes avec des organes prélevés sur un sujet à coeur battant.
Cependant, dans d'autres pays, il s'est avéré possible de prélever des organes sur des sujets en état de mort par arrêt cardiaque « contrôlé », c'est-à-dire décidé par l'équipe médicale. Cette possibilité permettrait, en France, d'effectuer des prélèvements sur environ 800 personnes, ce qui représente 2 400 organes, dont presque 1 600 reins. Ceci serait de nature à diminuer le niveau de la pénurie. Mais ce type de prélèvement exige des précautions sur le plan technique comme sur le plan psychologique et pose des problèmes qu'il faut affronter avec beaucoup de doigté.
La définition des arrêts cardiaques chez les donneurs est issue d'une réunion des chirurgiens de l'Hôpital de Maastricht en 1995. Ils ont défini quatre catégories d'arrêt cardiaque, devenues classification internationale, dite de Maastricht. Trois de ces catégories - I, II et IV - se rapportent à des arrêts cardiaques non contrôlés survenant de façon inopinée chez quelqu'un déjà soumis à des soins et pour lequel l'arrêt cardiaque aboutit à la fin de la vie et, en ce cas, permet, si tout est prêt, de prélever quelques organes dans des conditions de grande rapidité.
La catégorie III de la classification internationale de Maastricht concerne des personnes arrivées au terme d'une maladie gravissime qui, étant en fin de vie, sont déjà entrées dans la phase d'agonie pour laquelle la législation actuelle préconise d'éviter l'acharnement thérapeutique, ainsi que le prévoit la loi du 22 avril 2005 relative aux droits des patients en fin de vie, dite loi Leonetti ; il faut, à un moment donné, se résigner à ne plus faire de gestes actifs qui perdent tout leur sens puisque la personne n'a plus aucun espoir de vie. La fin de vie intervient plus vite mais on limite les souffrances physiques ou psychiques des personnes concernées comme des familles et des proches. Au moment de décider l'arrêt des mesures actives, intensives, artificielles de soutien d'une vie qui, si elle n'est pas devenue végétative, est très faible et artificielle, faut-il autoriser des prélèvements d'organes après le débranchement de la personne et l'arrêt cardiaque ? Cela implique un encadrement parfait.
Nos collègues espagnols, anglais, néerlandais et américains ont fait part de leur expérience de prélèvement d'organes de catégorie III au cours de l'audition publique organisée par l'OPECST. Un grand nombre d'organes pouvait être recueilli dans ces pays en utilisant cette méthode, qui se heurte d'ailleurs beaucoup moins aux refus des familles car, devant un arrêt cardiaque, celles-ci autorisent plus aisément un prélèvement.
En revanche, les conditions techniques de réanimation supposent une multiplicité de moyens permettant d'effectuer des pronostics et des diagnostics exacts. Ces collègues ont rapportés des cas de pronostic négatif à court terme, où après l'arrêt de la respiration artificielle, des personnes ont pu vivre encore plusieurs semaines, voire quelques mois. L'arrêt cardiaque n'est pas survenu et donc le prélèvement n'a pas eu lieu. Il faut donc former les personnels, notamment aux pratiques de réanimation et à l'utilisation des produits autorisés. Il est vraiment indispensable que les sédations fassent l'objet d'une évaluation très particulière, et que les techniques permettant aux organes de demeurer acceptables pour la transplantation n'interfèrent pas avec la survie de la personne. Le prélèvement ne peut être effectué que par des équipes indépendantes de celles qui assurent l'accompagnement de la personne en train de mourir. Il faut éviter toute confusion entre le rôle des uns et des autres.
Nous formulons à cet égard une série de recommandations. Il convient d'utiliser toutes les innovations technologiques, au premier rang desquelles l'IRM, avant l'arrêt des traitements, afin d'obtenir un pronostic très rapide. Il s'agit aussi d'utiliser la circulation régionale normo-thermique, des machines d'évaluation des organes, des machines à perfusion pour le prélèvement d'organes sur donneur décédé après arrêt cardiaque, des techniques de perfusion hypothermique ou normo-thermique.
En outre, il faudrait encourager les recherches portant sur les marqueurs permettant d'évaluer les organes susceptibles d'être transplantés et de proposer une conduite à tenir sur la sédation du donneur. Les techniques actuelles exigent un certain délai : disposer de marqueurs fiables et d'une réponse rapide serait extrêmement précieux car il suffirait d'un prélèvement sur l'organe pour déterminer sa qualité. Actuellement, pour évaluer un organe, on peut certes le brancher sur une machine, mais cela allonge la période d'ischémie, période où il ne reçoit pas le sang oxygéné qui lui est bénéfique. La recherche, à cet égard, a déjà commencé, bien sûr, mais il importe de l'encourager.
Pour organiser et informer les équipes, il faut harmoniser les pratiques. Les personnels médicaux doivent pouvoir différencier l'arrêt des thérapeutiques devenues vaines, ayant pour seul effet de prolonger l'agonie, de la mise en place d'actions thérapeutiques nouvelles. Il faut donc définir, pour l'ensemble de l'équipe médicale, le rôle de chacune des thérapeutiques : ce qui est fait pour soulager le patient, ce qui est fait pour prélever des organes sans gêner les conditions de survie du patient, quel est le point de non-retour chez un donneur potentiel. Cela suppose de s'inspirer des expériences étrangères, de recueillir ces données et de former les personnes concernées.
Il ne sera pas possible, du jour au lendemain, de former des équipes dans toutes les villes de France où se trouvent des centres de prélèvements, il faudra privilégier un nombre restreint de grands centres urbains où s'effectuent les transplantations elles-mêmes avec des équipes multidisciplinaires qui développent cette expertise. Quand cette expertise aura ainsi été développée dans un certain nombre de grands centres, on pourra l'étendre aux autres territoires de notre pays. On peut imaginer qu'une commission pourvue d'une mission de contrôle puisse être chargée de cette évolution. Pour former et informer les personnels, il faut enseigner systématiquement la classification internationale de Maastricht, ces quatre catégories d'arrêt cardiaque.
Il faut organiser une conférence de consensus destinée à tous les professionnels de santé impliqués dans le prélèvement d'organes et veiller à l'existence d'un consensus, au sein des équipes médicales, créer des centres mettant en place des prélèvements d'organes de catégorie « Maastricht III » et sensibiliser tous les intervenants dès le début de la mise en place du programme. En outre, il convient d'améliorer les conditions de travail des équipes médicales en veillant à leurs conditions d'astreinte et de déplacement.
Il faut par ailleurs veiller à appliquer strictement les conditions dans lesquelles sont encadrées les décisions d'arrêt de traitements mises en place par la loi Léonetti du 22 avril 2005. Rien ne serait pire que de modifier, à des fins de transplantation, les conditions établies par la loi car on serait suspecté de vouloir encourager la transplantation au détriment de la survie de certains patients, ce qui n'est pas imaginable et doit être absolument interdit d'une façon nette, vigoureuse et enseigné à tous les personnels médicaux et paramédicaux.
S'agissant de l'accord de la famille et des proches du donneur, moins il y aura de refus des familles, plus la pénurie d'organes se réduira. Cependant, il convient de respecter les quelques personnes qui refusent le prélèvement d'organes pour des raisons variées, même si toutes les grandes religions monothéistes occidentales ont émis des avis favorables à la transplantation d'organes. Il reste que, chez certains bouddhistes ou dans certaines variétés de philosophies, des réticences à la transplantation existent. C'est le cas de très peu de courants philosophiques, mais il faut respecter cette possibilité. Il n'est pas question de contraindre quiconque.
Les familles s'opposent moins souvent à un prélèvement après arrêt cardiaque qu'à un prélèvement effectué avec un coeur encore battant avec une mort cérébrale. Il y a peu à craindre de refus pour la catégorie III ; pour autant, il faut que le dialogue avec la famille du défunt soit de bonne qualité. La difficulté ne porte pas sur le recueil du non-refus, mais sur l'explication de ce qu'il adviendra. Il faut expliquer aux proches que les mesures de réanimation artificielle seront arrêtées et que l'on ignore dans combien de temps l'arrêt cardiaque surviendra car telle est la réalité. On essaiera de mettre en oeuvre toutes les mesures permettant d'obtenir le pronostic le plus fiable possible mais aucun moyen ne peut apporter une estimation temporelle exacte. Il faut que la famille soit prévenue, car c'est une situation particulière que de devoir attendre quelques jours en sachant que la personne n'a plus d'espoir et ne bénéficie plus de thérapeutique à visée curative. Cela exige de la part des personnels du tact, de faire oeuvre de pédagogie, d'humanité, d'empathie. Ceci implique une formation des personnels amenés à rencontrer les familles de façon répétée, car tout échec dans ce dialogue induirait un nombre de refus secondaires important et serait exploité par certains pour remettre en cause toute la pratique des transplantations, comme cela a pu être observé dans le passé à quelques occasions.
Depuis que l'Agence de la biomédecine a été créée, ceci ne s'est plus reproduit grâce à un contrôle très rigoureux allant de la qualité du dialogue postérieur à la mort, à la restitution du corps effectuée d'une façon parfaite afin que le proche décédé soit présenté d'une manière digne. Pour éviter les refus illégitimes, il convient donc de favoriser l'accompagnement, l'écoute et le dialogue avec la famille et les proches du donneur dans le cadre d'un prélèvement d'organe de type « Maastricht III ».
Il convient d'informer le public qui, dans notre civilisation contemporaine, rechigne à penser à l'après mort. À la différence des hommes de l'antiquité qui se disaient « mortels », rappelant ainsi à chacun sa condition inéluctable, les contemporains ont plutôt tendance à se croire immortels et ne prennent pas le temps de formuler leurs volontés sur ce qu'il adviendra de leur corps, de leurs possessions, leurs obsèques, etc . Cela n'est pas préparé dans la plupart des cas et encore moins, évidemment, à propos de l'usage de leurs organes. Si, en majorité, on se dit être favorable, et même heureux, de pouvoir faire don de ses organes après sa mort, on ne l'indique pas clairement.
Or la question sera posée à la famille qui aura des doutes, car on est plus réticent pour le don des organes d'un proche que pour les siens. Ceci est particulièrement vrai pour le décès d'un enfant, quel que soit son âge, et on le comprend. Chacun d'entre nous a une certaine difficulté à intégrer l'idée suivante : « mon enfant est décédé et j'accepte qu'on lui prenne des organes ». Cette réticence est compréhensible car c'est un traumatisme majeur que de perdre un enfant et on a l'impression qu'un geste chirurgical est un deuxième traumatisme, alors même qu'en ayant posé la question au jeune décédé, il aurait répondu, dans 99,5% des cas, de manière positive.
Il est difficile d'évoquer avec efficacité ces questions auprès de la population, on ne trouve ni écoute, ni réceptivité. Des expériences scientifiques ont démontré que les gens restent passifs devant leur télévision et qu'ils n'en parlent pas entre eux, après des émissions télévisées évoquant ces sujets. Il est traumatisant de débattre des prélèvements ; l'on se dit que le silence conjurera le mauvais sort. On se doit d'informer un public qui n'a pas très envie de l'être.
Sous l'empire de la loi du 22 décembre 1976 relative aux prélèvements d'organes, dite loi Caillavet, il n'y avait pas de registre de refus, personne ne pouvait exprimer son refus et, donc, tout le monde était prélevé. Cela a pu heurter car le consentement sans information était toujours présumé alors que le consentement n'est pas valable en l'absence d'information préalable. C'est pourquoi les lois successives plus récentes, même si elles ont introduit des difficultés pour les transplanteurs et ont aggravé la pénurie d'organes, sont nécessaires car on ne peut opérer sans s'assurer que la personne a été informée.
Nous devrons informer sur la possibilité de prélever des organes de la classe III de Maastricht. On pourrait s'inspirer de l'Espagne, où le taux de prélèvement est important et où les réticences sont moindres. Le grand metteur en scène espagnol Pedro Almodóvar, dans le film Tout sur ma mère (1999), décrit les conditions dans lesquelles l'héroïne perd son jeune fils dans un accident, elle-même étant infirmière, et donne son accord pour un prélèvement dans une réaction naturelle. Il ne semble y avoir aucun obstacle, ni psychologique, ni d'aucune nature. Les Espagnols qui, il y quelques dizaines d'années, effectuaient peu de transplantations, en font aujourd'hui bien plus car ils ont mis en place un système très efficient, objet d'une grande acceptation sociale.
Ceci montre l'intérêt de l'adhésion populaire à ce type de prélèvement, adhésion qui passe d'ailleurs par l'information complète de la totalité des professionnels de santé. Pour y parvenir, il faudrait organiser en France une conférence nationale et médiatisée, avec la participation des professionnels de santé, comme l'a fait l'Espagne, afin de relayer ces informations au sein de la population. Cette conférence serait d'autant plus utile qu'il faut absolument éviter toute confusion entre ce débat et celui concernant la fin de vie. En effet, il serait très néfaste que l'on associe les décisions concernant la fin de vie et le prélèvement d'organes puisque, par définition, on veut, au contraire, que ce soit complétement dissocié. On n'impose pas des conditions de fin de vie dans le but de prélever des organes, ce serait extrêmement choquant. Je considère qu'il faut envisager cette conférence, quand il n'y aura plus de débat sur les modalités de la fin de vie. La création d'un observatoire chargé d'évaluer ces données et de remettre ces conclusions devrait permettre d'établir la confiance du public.
Nous pouvons avancer avec optimisme puisque plusieurs pays voisins ont déjà ouvert la voie et qu'il n'y a pas de raison que les Français ne soient pas aussi confiants dans cette nouvelle modalité de prélèvement, bien nécessaire à tous les malades en attente de transplantation.
M. Jean-Yves Le Déaut : Je félicite nos collègues pour cette excellente communication qui honore l'Office parlementaire. Je donne la parole à ceux qui souhaitent poser des questions.
M. Gérard Bapt, député : Ce rapport est en effet très complet et appelle sans doute d'autres développements pour sensibiliser certains services d'urgence et de réanimation, peut-être par des courriers de l'OPECST rappelant les besoins en matière d'organes, les coûts humains et financiers impliqués.
Par ailleurs, je vous fais passer un document que je viens de recevoir et qui est une proposition de promotion d'un spectacle théâtral visant à encourager le don d'organes, parrainé par le Pr Christian Cabrol. Cela peut aussi être une suite efficace de sensibilisation par des moyens culturels qui, s'ils sont bien préparés, dans un cadre éducatif par exemple, peuvent contribuer à favoriser l'information pour obtenir le consentement éclairé des citoyens.
M. Jean-Louis Touraine : Tous les moyens de sensibilisation sont bons en effet. Je vois que Mme Yvanie Caillé, qui dirige une association de prélèvement de rein et d'insuffisance rénale, participe à cette initiative avec le Pr Cabrol et que SAS le Prince de Monaco et son épouse y sont espérés. Des relais dans le public sont toujours utiles pour évoquer les nécessités de prélèvement. Il y a quelques années, un acteur célèbre qui avait donné un rein à sa soeur avait contribué à médiatiser efficacement le don au sein des familles, les gens s'identifiant plus facilement aux malades ou aux familles du donneur qu'aux médecins.
Quant aux lettres que l'OPECST pourrait envoyer, il me semble que, dans un premier temps, la conférence que nous proposons dans les recommandations serait plus importante, car au début de l'audition publique, certains réanimateurs ont exprimé des réticences à utiliser le prélèvement de catégorie III, parce que cela change leurs pratiques. On doit faire preuve d'une certaine diplomatie et on a pu observer d'ailleurs une évolution de leur position au cours de la réunion. La conférence me semble un moyen plus efficace que des courriers qu'ils risquent de mettre de côté. Elle les fait participer directement au débat, ils peuvent ainsi donner directement leur avis et on peut leur apporter des réponses.
M. Laurent Kalinowski, député : Je vous remercie de cette présentation synthétique et très complète, d'avoir attiré l'attention sur l'importance du don d'organes, par rapport à ce qu'on entend au plan mondial dans un cadre international sur les trafics d'organes. Il convient certes de ne pas faire une confusion avec les débats sur la fin de vie, mais il est encore plus essentiel en termes de formation, d'information des équipes médicales, notamment au niveau régional, de faire en sorte que ces équipes progressent pour mieux communiquer sur l'importance de ce geste et puissent rassurer les familles. Une conférence, mais aussi une préparation progressive à cette conférence est indispensable par rapport au « savoir-être » en face des familles et au comportement des équipes médicales.
M. Jean-Louis Touraine : Il ne faut pas omettre en effet la grave question du trafic d'organes. Il n'y a pas en France de trafic d'organes, mais certains malades, hémodialysés par exemple, vont acheter des organes à l'étranger, bien que cela soit interdit ; et on ne peut refuser de les soigner ensuite en France. La pénurie engendre le marché noir et la recherche de solutions alternatives, même illicites. Des pays comme Israël où la pénurie est grande laissent acheter des organes à l'étranger, le Japon aussi car il n'y a pas là-bas de possibilité de prélèvement post mortem . Notre pays n'est pas à l'abri et on ne peut exclure que des personnes ayant trop attendu y aient recours, même à des conditions que la moralité réprouve. L'attente devient insupportable. J'ai personnellement connu au moins un exemple de malade qui, après avoir attendu de nombreuses années, est revenu chez nous avec une greffe de rein réalisée de façon assez médiocre à l'étranger ; il a fallu ensuite le prendre en charge et la greffe a finalement pu être efficace. Cela doit d'autant plus nous inciter à réduire notre pénurie dans des conditions de consensus, de dialogue impliquant la totalité des professionnels et des familles et surtout de transparence totale, sinon, cela se retournerait contre l'avenir de cette pratique.
M. Jean-Yves Le Déaut : L'extension du prélèvement de catégorie Maastricht III est une solution, même si elle n'apportera pas autant de possibilités que le prélèvement après mort cérébrale. Il faudrait peut-être attendre que le débat sur la fin de vie soit terminé avant de lancer ce nouveau sujet. Je voudrais poser deux autres questions. Connaît-on les différences de taux de prélèvement en fonction des différents centres médicaux ? Par ailleurs, on a refusé en France d'établir un régime positif de carte de donneur, mais le système du registre des refus que l'on a préféré est-il bon, dans la mesure où on demande toujours aussi l'avis de la famille si la personne n'a rien dit ? Ne pourrait-on pas modifier ce dogme, organiser un moment de la vie où l'on poserait la question de l'acceptation, du refus, ou du choix par la famille, soit lors d'une journée nationale du don d'organe, lors d'un passage à l'hôpital par exemple, soit lors de l'établissement de la carte vitale ? Ne peut-on envisager de revenir sur le système du registre des refus, qui est un vrai système de refus ?
M. Jean-Louis Touraine : Sur la première question, il existe en effet des différences de performances d'un centre à l'autre, mais elles se sont amoindries grâce au travail formidable de l'Agence de la biomédecine, que je salue encore. Auparavant, il existait des différences considérables d'un centre à l'autre et, au surplus, il n'existait pas de centre partout et, donc, pas de demande. La formation de tous les personnels effectuée régulièrement par l'ABM a largement contribué à gommer les différences et c'est elle qui pourrait fournir toutes les statistiques sur les taux de prélèvement des différents centres médicaux. Certains centres restent néanmoins plus performants que d'autres.
La seconde question est très importante. Si l'on fait des comparaisons européennes, on constate que tous les pays où le consentement est présumé, comme en France, ont un meilleur taux de prélèvements que ceux qui obligent à une autorisation explicite. Mais il est vrai que la situation française où l'on ajoute la consultation de la famille nous classe un peu entre les deux catégories de pays. L'Espagne est le pays qui a les meilleures performances, car elle a mis en place un système de consentement présumé, ne demande pas l'avis de la famille et les personnels concernés sont payés à l'acte. C'est une incitation qui n'est bien sûr pas exactement conforme à notre éthique. Il faudrait trouver une meilleure solution. La difficulté est que la majorité des personnes ne souhaite pas se prononcer à l'avance sur la possibilité de prélèvement de ses propres organes.
M. Jean-Yves Le Déaut : Si on disait, au moment de l'établissement de la carte vitale, que le consentement est présumé sauf refus de l'intéressé ?
M. Jean-Louis Touraine : En effet, au moment de la discussion du projet de loi de bioéthique, j'avais proposé que le ministre de la Santé ou une autre autorité envoie un courrier à chaque Français de plus de 18 ans l'informant sur la possibilité de prélèvement de ses organes post mortem , sur l'existence d'un registre des refus accessible par informatique ou à son commissariat, par exemple, et en donnant un délai au bout duquel le consentement serait automatiquement présumé en cas de non-réponse. On m'a opposé l'article 40 de la Constitution, car l'envoi de la lettre constituait une dépense. Mais cela aurait beaucoup augmenté les possibilités de prélèvement.
M. Jean-Yves Le Déaut : On pourrait le proposer au moment de l'établissement de la carte vitale par exemple, mais sans doute est-ce un peu trop tôt, car elle est délivrée à 16 ans. Il faudrait donc trouver l'occasion d'un autre acte de la vie pour le proposer.
M. Jean-Louis Touraine : Lors de la journée d'appel, pourquoi pas ? Il faut poursuivre cette idée.
1 () Congrès international sur les prélèvements d'organes sur donneurs décédés après arrêt cardiaque, Paris, 7,8 et 9 février 2013.
2 () End-of-life practices in European intensive care units: the Ethicus Study, JAMA, 2003.
3 () ESOT : Société européenne de transplantation d'organes.
4 () 6th International Conference on Organ Donation after Circulatory Death.
5 () Cristal est un outil de travail informatique développé par l'Agence de la biomédecine et mis à la disposition de tous les professionnels de santé impliqués dans le prélèvement et la greffe d'organes.
6 () Ancien directeur général de la santé.
7 () Ancienne directrice générale de l'Agence de la biomédecine.







