Rapport d'information n° 218 (2016-2017) de Mme Claire-Lise CAMPION et M. Philippe MOUILLER , fait au nom de la commission des affaires sociales, déposé le 14 décembre 2016
Disponible au format PDF (1,3 Moctet)
-
LISTE DES PROPOSITIONS
-
AVANT-PROPOS
-
EXPOSÉ GÉNÉRAL
-
I. ACQUÉRIR UNE CONNAISSANCE PRÉCISE
ET EXHAUSTIVE DES PERSONNES CONCERNÉES ET DES CONDITIONS DE LEUR
DÉPART À L'ÉTRANGER
-
A. DES INFORMATIONS ENCORE INSUFFISANTES SUR LES
PERSONNES HANDICAPÉES PRISES EN CHARGE À L'ÉTRANGER
-
B. UNE CONNAISSANCE PARTIELLE DES CONDITIONS ET
MOTIFS DES DÉPARTS À L'ÉTRANGER
-
1. Une tendance à la prédominance de
situations liées à des handicaps complexes
-
2. Les difficultés de prise en charge
constatées en France
-
3. Les « atouts » de l'offre de
prise en charge en Belgique
-
4. De nombreux éléments qui restent
à objectiver sur les conditions de départ
-
5. Le manque patent de données sur les
coûts comparés des prises en charge
-
1. Une tendance à la prédominance de
situations liées à des handicaps complexes
-
A. DES INFORMATIONS ENCORE INSUFFISANTES SUR LES
PERSONNES HANDICAPÉES PRISES EN CHARGE À L'ÉTRANGER
-
II. LES PRISES EN CHARGE DANS DES
ÉTABLISSEMENTS SITUÉS EN DEHORS DU TERRITOIRE
FRANÇAIS : ASSURER UN MEILLEUR SUIVI ET PRÉVENIR LES
DÉPARTS CONTRAINTS
-
A. L'ACCORD FRANCO-WALLON DE 2011 : DES
PROGRÈS RÉELS ET UNE RÉACTIVATION RÉCENTE
-
1. Le fonctionnement belge
-
a) Un système dual
-
(1) Un secteur en partie concurrentiel dans le
contexte d'une application particulière de la directive
« Services » de 2006
-
(2) Un système dual fondé sur des
règles peu contraignantes pour l'ouverture d'un service de prise en
charge de ressortissants étrangers
-
b) Des enjeux économiques
réels
-
a) Un système dual
-
2. Les avancées permises par l'accord
franco-wallon et ses limites
-
a) Des progrès indéniables qu'il
faut approfondir
-
(1) Le recensement des personnes
handicapées accueillies en Wallonie : une sensible
amélioration du recueil de données
-
(2) Les inspections communes : une
coopération qui a prouvé son efficacité
-
(3) Le conventionnement avec les
établissements belges : une démarche limitée aux
établissements accueillant des enfants
-
b) Une incitation pour les autorités
wallonnes à réformer leur réglementation
-
c) Réactiver les instances de suivi de la
mise en oeuvre de l'accord pour franchir de nouvelles étapes
-
(1) Assurer des réunions
régulières du comité de suivi
-
(2) À plus long terme : prendre en
compte la question de la scolarisation
-
a) Des progrès indéniables qu'il
faut approfondir
-
1. Le fonctionnement belge
-
B. PLAN D'ACCOMPAGNEMENT GLOBAL ET FONDS
D'AMORÇAGE : DES RÉPONSES À L'ENVERGURE
INCERTAINE
-
1. Le plan d'accompagnement global : vers une
coresponsabilité des acteurs autour du projet de la personne
-
a) Bilan de la mise en oeuvre de la circulaire
relative aux situations critiques
-
(1) Un dispositif de réponse gradué
pour la recherche de solutions pour des situations très complexes
-
(2) De réels progrès dans le travail
collectif mais un dispositif qui reste dépendant de la bonne
volonté des acteurs
-
b) Le plan d'accompagnement global
-
(1) Le dispositif
-
(a) Plusieurs nouveautés permettant des
avancées réelles
-
(b) Un calendrier permettant un déploiement
progressif
-
(2) Les problèmes posés
-
(a) L'engorgement des MDPH
-
(b) Le danger de solutions modulaires
inadaptées
-
(c) Le rôle de la MDPH en cas de refus du
Pag : une demande de clarification
-
a) Bilan de la mise en oeuvre de la circulaire
relative aux situations critiques
-
2. Le fonds d'amorçage : des moyens
limités, un ciblage à préciser
-
1. Le plan d'accompagnement global : vers une
coresponsabilité des acteurs autour du projet de la personne
-
A. L'ACCORD FRANCO-WALLON DE 2011 : DES
PROGRÈS RÉELS ET UNE RÉACTIVATION RÉCENTE
-
III. LIMITER LES DÉPARTS PAR UNE ADAPTATION
DE L'OFFRE SUR LE TERRITOIRE NATIONAL ET UNE MEILLEURE GESTION DES DEMANDES DE
PRISE EN CHARGE
-
A. UNE LOGIQUE DE PARCOURS PERFECTIBLE
-
1. Permettre aux différents acteurs
d'acquérir une meilleure connaissance de leur environnement pour limiter
les ruptures évitables
-
a) Améliorer la connaissance de l'offre
disponible en temps réel
-
(1) Le problème : inégalité
territoriale et asymétrie d'informations
-
(a) L'inégalité territoriale
-
(b) La méconnaissance des taux
d'occupation
-
(2) Une solution : une offre plus transparente
dans le contexte d'élaboration d'un répertoire
opérationnel de ressources
-
b) Prévenir les interruptions de parcours
« arbitraires »
-
(1) Assurer le droit de l'usager en cas de fin
d'accompagnement
-
(2) Prévenir les interruptions de parcours
liées au « droit de retrait » du personnel par une
mutualisation des moyens entre établissements
-
c) Intégrer la logique de
« bassin de vie » aux projets régionaux de
santé des territoires frontaliers
-
a) Améliorer la connaissance de l'offre
disponible en temps réel
-
2. Recentrer le dialogue de gestion de
l'établissement autour de la personne accueillie
-
a) Le Cpom : instrument
privilégié de régulation de la politique
d'admission
-
(1) Un instrument à
généraliser
-
(2) Atténuer sans remettre en cause le
principe de la liberté d'admission
-
(3) Le Cpom comme outil de renégociation
régulière de l'agrément
-
b) Définir les principes d'une meilleure
gestion des listes d'attente
-
(1) La question des listes d'attente
-
(2) La généralisation d'une gestion
des listes d'attente en « file active »
-
c) Moduler les financements en fonction de la
nature du handicap
-
(1) Les effets délétères des
modes de tarification actuels
-
(2) Une dotation modulable en fonction de la
complexité du handicap
-
a) Le Cpom : instrument
privilégié de régulation de la politique
d'admission
-
1. Permettre aux différents acteurs
d'acquérir une meilleure connaissance de leur environnement pour limiter
les ruptures évitables
-
B. UNE NÉCESSAIRE RECOMPOSITION DE L'OFFRE
DE SOLUTIONS DE PRISE EN CHARGE
-
1. Lutter contre les freins à la
recomposition de l'offre
-
a) Poursuivre la réforme de la
procédure d'appel à projet
-
(1) Un bilan en demi-teinte
-
(2) Une extension progressive du champ de
l'exonération d'appel à projet
-
b) Assouplir la notion d'agrément afin de
diversifier l'offre au sein d'un même établissement
-
(1) Favoriser le pluri-agrément des
établissements médico-sociaux
-
(2) Ouvrir de nouveaux agréments au secteur
médico-social
-
c) Décloisonner les financements
-
(1) La réalité de la
fongibilité des Ondam
-
(2) Faire d'abord porter la fongibilité sur
les soins psychiatriques
-
a) Poursuivre la réforme de la
procédure d'appel à projet
-
2. Envisager l'accueil en établissement et
le soutien modulaire comme des solutions complémentaires
-
3. Tenir compte du vieillissement des personnes
handicapées dans l'adaptation de l'offre
-
1. Lutter contre les freins à la
recomposition de l'offre
-
C. MIEUX ACCOMPAGNER LES PERSONNES SOUFFRANT DE
TROUBLES DU SPECTRE AUTISTIQUE
-
A. UNE LOGIQUE DE PARCOURS PERFECTIBLE
-
I. ACQUÉRIR UNE CONNAISSANCE PRÉCISE
ET EXHAUSTIVE DES PERSONNES CONCERNÉES ET DES CONDITIONS DE LEUR
DÉPART À L'ÉTRANGER
-
CONCLUSION
-
GLOSSAIRE
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES AUDITIONNÉES
-
DÉPLACEMENTS DE LA MISSION
D'INFORMATION
N° 218
SÉNAT
SESSION ORDINAIRE DE 2016-2017
|
Enregistré à la Présidence du Sénat le 14 décembre 2016 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la prise en charge de personnes handicapées en dehors du territoire français ,
Par Mme Claire-Lise CAMPION et M. Philippe MOUILLER,
Sénateurs.
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Gérard Dériot, Mmes Colette Giudicelli, Caroline Cayeux, M. Yves Daudigny, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Gérard Roche, Mme Laurence Cohen, M. Gilbert Barbier, Mme Aline Archimbaud , vice-présidents ; Mme Agnès Canayer, M. René-Paul Savary, Mme Michelle Meunier, M. Jean-Louis Tourenne, Mme Élisabeth Doineau , secrétaires ; M. Michel Amiel, Mme Nicole Bricq, MM. Olivier Cadic, Jean-Pierre Caffet, Mme Claire-Lise Campion, MM. Jean-Noël Cardoux, Daniel Chasseing, Olivier Cigolotti, Mmes Karine Claireaux, Annie David, Isabelle Debré, Catherine Deroche, M. Jean Desessard, Mme Chantal Deseyne, M. Jérôme Durain, Mmes Anne Émery-Dumas, Corinne Féret, MM. Michel Forissier, François Fortassin, Jean-Marc Gabouty, Mmes Françoise Gatel, Frédérique Gerbaud, M. Bruno Gilles, Mmes Pascale Gruny, Corinne Imbert, MM. Éric Jeansannetas, Georges Labazée, Jean-Baptiste Lemoyne, Mmes Hermeline Malherbe, Brigitte Micouleau, Patricia Morhet-Richaud, MM. Jean-Marie Morisset, Philippe Mouiller, Mmes Catherine Procaccia, Stéphanie Riocreux, M. Didier Robert, Mme Patricia Schillinger, MM. Michel Vergoz, Dominique Watrin, Mme Évelyne Yonnet . |
LISTE DES PROPOSITIONS
___________________
1 : Garantir que les départements soient en capacité de transmettre à la CNSA, via le système d'information intégré en cours d'élaboration, les informations dont ils disposent en tant que financeurs pour les personnes handicapées accueillies à l'étranger dont ils assurent intégralement ou conjointement le financement.
2 : Intégrer dans les contrats pluriannuels d'objectifs et de moyens (Cpom) l'obligation pour les établissements de recourir au système d'information intégré.
3 : Dans l'attente du déploiement complet de ce système d'information, confier à la CNSA la mission de centraliser l'ensemble des informations relatives à la prise en charge des personnes handicapées à l'étranger dont le financement relève en tout ou partie des seuls départements.
4 : Promouvoir, par des cofinancements impliquant la CNSA dans le cadre de démarches d'ensemble menées avec l'ARS des Hauts-de-France et l'Aviq, les études globales relatives aux conditions de départ et à l'accompagnement des personnes handicapées prises en charge en dehors en territoire français ainsi que de leurs familles.
5 : Réaliser une étude comparative permettant de connaître le coût réel de la prise en charge des personnes handicapées dans des établissements situés en dehors du territoire français.
6 : Favoriser l'association des départements qui le souhaitent à la réalisation d'inspections communes dans le cadre de conventions signées avec l'ARS des Hauts-de-France.
7 : Diffuser auprès des familles une information suffisante relative aux contrôles conjoints opérés sur les établissements d'accueil belges.
8 : Étendre le processus de conventionnement aux établissements pour personnes adultes afin de sécuriser la prise en charge pour les personnes handicapées et les financeurs.
9 : Pour la conclusion des conventions relatives à l'accueil et à l'accompagnement des personnes handicapées issues de leur département, encourager les départements à recourir au modèle-type prévu par l'arrangement administratif pris pour l'application de l'accord-cadre franco-wallon.
10 : Poursuivre l'effort entamé de régularité de réunion de la commission mixte pour le suivi de l'accord-cadre franco-wallon.
11 : Envisager, à plus long terme, la possibilité d'élargir l'accord-cadre franco-wallon à la question de la scolarisation des enfants handicapés français en Belgique.
12 : Prioriser les plans d'accompagnement globaux sur les cas de situations complexes.
13 : Clarifier par voie de circulaire les responsabilités incombant respectivement aux MDPH et aux caisses d'assurance maladie en cas de refus par la personne handicapée ou sa famille du Pag qui lui est proposé.
14 : Réfléchir à la poursuite de l'effort financier sur l'Ondam médico-social en complément d'une réévaluation de la prestation de compensation du handicap (PCH).
15 : Prolonger l'effort financier déjà réalisé à travers une contribution de l'Ondam « soins de ville » et de l'Ondam « psychiatrie ».
16 : Envisager l'intégration, dans les critères de ventilation du fonds d'amorçage, d'un facteur lié à l'éloignement géographique de la Belgique afin de tenir compte des logiques de « bassins de vie ».
17 : Intégrer un dispositif de contrôle sur l'usage fait des crédits du fonds d'amorçage, afin de vérifier que ces derniers servent bien à la prévention des départs en Belgique.
18 : Prévoir dans la loi l'inscription dans les Cpom de l'obligation pour chaque opérateur de renseigner le répertoire opérationnel de ressources (Ror) sur les vacances de places.
19 : Étendre, par disposition législative, l'obligation d'un délai minimal de préavis en cas de rupture de l'accompagnement sur l'initiative du gestionnaire d'établissement.
20 : Faire respecter l'obligation pour tout établissement d'informer la CDAPH s'il met fin à l'accompagnement d'une personne handicapée sans que celle-ci n'ait de projet de réorientation.
21 : Favoriser, par le biais de conventions pluripartites, la mise en réseau d'établissements pour la prise en charge partagée de personnes souffrant de handicaps complexes.
22 : Intégrer aux projets régionaux de santé des territoires frontaliers avec la Belgique, lors de leur renouvellement en 2017, des établissements wallons dont la situation géographique le justifie ; envisager dans ce cadre une procédure d'autorisation préalable simplifiée ; élaborer si nécessaire un avenant à l'accord franco-wallon pour mettre en oeuvre ce dispositif.
23 : Prévoir une application immédiate de l'obligation de motivation des refus d'admission.
24 : Prendre par circulaire ministérielle une mesure encourageant les ARS à intégrer dans les Cpom une clause de pouvoir réservataire.
25 : Incorporer dans chaque Cpom un indicateur adapté susceptible de décrire l'offre de l'établissement et de mesurer son évolution ; engager sa révision régulière par l'autorité de tarification et de contrôle.
26 : Intégrer dans le système d'information partagé des MDPH la possibilité pour chaque établissement et pour l'autorité de tarification et de contrôle de connaître en temps réel les places vacantes disponibles dans les établissements.
27 : Autoriser les établissements à pratiquer des « politiques différenciées » de leur liste d'attente en fonction de l'urgence.
28 : Prévoir l'obligation pour les CDAPH de décrire l'orientation d'une personne handicapée en fonction de la nomenclature des besoins du futur Ror.
29 : Envisager, dans le cadre de la réforme de la tarification des établissements médico-sociaux, un dispositif calqué sur le GMPS permettant de moduler la dotation de l'assurance maladie et celle des départements en fonction du profil des personnes accueillies.
30 : Rallonger le délai de candidature à la sélection des appels à projet ; réaffirmer la nature non suspensive des recours enclenchés par les tiers.
31 : Encourager dans les territoires le déploiement d'appels à projet expérimentaux ou d'appels à projet portant transformation d'un établissement sanitaire en établissement médico-social.
32 : Prévoir dans le code de l'action sociale et des familles la possibilité pour un établissement médico-social de disposer de plusieurs types d'agréments ; recenser et limiter les difficultés administratives au pluri-agrément.
33 : Prévoir pour les ARS la possibilité de délivrer l'agrément de soins sans consentement aux établissements médico-sociaux, sous réserve d'un encadrement médical suffisant.
34 : Assurer l'effectivité de la fongibilité des Ondam psychiatrique et médico-social, le cas échéant, par une circulaire précisant les modalités d'usage des crédits du Fonds d'intervention régional (Fir).
35 : Clarifier les causes des délais d'installation de places d'établissements et de services pour personnes handicapées.
36 : Étudier au cas par cas la possibilité d'atténuer les effets de la frontière d'âge entre enfants et adultes et de raisonner davantage en « périodes de vie ».
37 : S'assurer de la mise en oeuvre rapide des fiches action 8, 9 et 12 du plan autisme 2013-2017, qui prévoient l'élaboration de recommandations de bonnes pratiques et leur prise en compte obligatoire dans l'évaluation externe des établissements.
38 : Encourager les créations d'établissements médico-sociaux du secteur enfant à proximité d'écoles ; favoriser le détachement de personnels de l'Éducation nationale afin que ces derniers puissent y exécuter une partie de leur service.
39 : Inciter les ARS à doter leur région à terme d'une unité mobile par département.
40 : Inciter les ARS à favoriser les extensions non importantes spécialisées dans le traitement des TSA afin d'assurer le répit des personnels de la structure existante.
AVANT-PROPOS
Mesdames, Messieurs,
La commission des affaires sociales du Sénat a désigné le 10 février 2016 Mme Claire-Lise Campion et M. Philippe Mouiller en qualité de rapporteurs d'une mission d'information relative à la prise en charge des personnes handicapées françaises dans des établissements situés en dehors du territoire français .
Ce thème fait depuis longtemps l'objet d'une exposition médiatique soutenue. En 2014, plusieurs articles de presse se sont faits l'écho de situations de personnes handicapées accueillies à l'étranger dans des conditions très peu satisfaisantes, et ont été récemment relayés par l'Union nationale des associations de parents, de personnes handicapées mentales et de leurs amis (Unapei) dans un livre noir intitulé « les Bannis de la République ». La mission d'information rejoint donc une préoccupation croissante exprimée par les pouvoirs publics, au premier rang desquels le Gouvernement, à l'égard du sujet.
La question du départ de personnes handicapées à l'étranger est ancienne et concerne essentiellement la Belgique, plus particulièrement la Wallonie . Historiquement, la loi de séparation de l'Église et de l'État de 1905 a poussé de nombreuses congrégations religieuses, qui étaient alors les acteurs majoritaires de la prise en charge du handicap du nord de la France, à traverser la frontière. Du fait de proximités culturelles et linguistiques importantes, le départ de personnes handicapées françaises en Belgique a toujours existé et a même récemment connu une accentuation notable.
Le phénomène est préoccupant à plusieurs titres. Le départ de personnes handicapées à l'étranger peut tout d'abord renvoyer à une insuffisance de la politique française du handicap, concernant tant l'offre mise à disposition des personnes concernées que le suivi des profils les plus complexes. Dès 2013, une notoriété importante a été apportée aux ruptures de parcours , ces situations personnelles et familiales qui subissent les carences d'une offre médico-sociale incapable de leur apporter une réponse adaptée, les contraignant ainsi au repli ou au départ.
Outre ces carences, la responsabilité des pouvoirs publics soulève un autre problème. Le financement intégral de la prise en charge à l'étranger par l'assurance maladie et les départements, financeurs de la politique du handicap en France, a pu interroger sur l'implication des pouvoirs publics quant au lieu de la prise en charge , plongeant les familles contraintes de s'exiler dans l'incompréhension.
Sous le double effet des révélations de la presse et des protestations des familles, des alertes ont été émises et plusieurs mesures ont été prises par le Gouvernement. Un accord international, signé en 2011 par la République française et la région wallonne du royaume de Belgique puis entré en vigueur en 2014, organise les modalités de contrôle des établissements accueillant des personnes handicapées françaises. Les discussions de la loi de finances et de la loi de financement de sécurité sociale pour 2016 ont été l'occasion pour de nombreux parlementaires de demander la fin du financement par l'assurance maladie des prises en charge à l'étranger, sans pouvoir l'obtenir en raison de la contrariété d'une telle mesure avec le droit communautaire. Fin 2015, le Gouvernement a annoncé le lancement d'un fonds d'amorçage doté de 15 millions d'euros exclusivement destiné à la création de solutions alternatives aux départs en Belgique et appelé à être périodiquement abondé en fonction des besoins.
De façon plus générale, le problème du départ des personnes handicapées françaises en Belgique est indissociable des difficultés rencontrées en France par les acteurs du monde du handicap, que même les réformes récentes peinent à corriger. La perception et la prise en charge de certains handicaps (dont notamment l'autisme), l'anticipation insuffisante du vieillissement des personnes handicapées, la multiplication des personnes en situation dite « amendement Creton » 1 ( * ) sont autant d'explications potentielles à la décision qu'une famille peut, en désespoir de cause, prendre de partir.
Même si les mesures déjà prises se sont traduites par une amélioration de la situation des personnes dont la prise en charge ne dépend que de l'assurance-maladie, ces constats ont convaincu vos rapporteurs que la résolution de ce problème particulier ne pouvait être que la partie d'une réponse d'ensemble à apporter à un secteur qui connaît des difficultés .
Ce rapport s'inscrit dans la lignée de travaux précurseurs. Les études menées en 1995 et 2005 par l'inspection générale des affaires sociales (Igas) ont été les premiers à proposer une objectivation du phénomène, de même que le rapport de notre collège députée Cécile Gallez en 2008. Plus récemment, le Gouvernement a confié à l'Igas une mission de suivi des crédits du fonds d'amorçage, dont les conclusions sont attendues pour 2017, et la Cour des comptes a diligenté une enquête en juin 2016 sur la prise en charge de l'autisme à l'étranger 2 ( * ) .
Dans la conduite de cette mission, vos rapporteurs sont allés à la rencontre de l'ensemble des acteurs concernés par le phénomène à travers de nombreuses auditions (administrations, représentants d'établissements, représentants associatifs) mais ont aussi effectué plusieurs déplacements, dont un en Belgique et trois autres dans des départements concernés par le déploiement de la « réponse accompagnée pour tous » - le Pas-de-Calais, la Seine-et-Marne et le Haut-Rhin.
Le rapport s'articulera autour de trois axes. D'abord, un état des lieux de la question montrera qu'on dispose d'une connaissance partielle du phénomène et formulera plusieurs propositions pour l'améliorer et comprendre les conditions des départs à l'étranger. Ensuite, une évaluation des premières réponses apportées par le Gouvernement pour prévenir ces départs (accord franco-wallon, plan d'accompagnement global, fonds d'amorçage) sera proposée. Enfin, le rapport se penchera sur les mesures internes à mettre en oeuvre pour limiter les départs par une meilleure gestion de la demande des personnes handicapées ainsi que par une adaptation de l'offre.
EXPOSÉ GÉNÉRAL
I. ACQUÉRIR UNE CONNAISSANCE PRÉCISE ET EXHAUSTIVE DES PERSONNES CONCERNÉES ET DES CONDITIONS DE LEUR DÉPART À L'ÉTRANGER
Si des progrès ont été réalisés dans la connaissance du nombre et de l'origine géographique des personnes handicapées qui ont quitté le territoire français pour accéder à une prise en charge médico-sociale, les informations disponibles s'avèrent encore insuffisantes.
A. DES INFORMATIONS ENCORE INSUFFISANTES SUR LES PERSONNES HANDICAPÉES PRISES EN CHARGE À L'ÉTRANGER
En l'état actuel des outils d'information mis en place, il s'avère impossible d'embrasser une vision parfaitement consolidée des prises en charge dans des établissements situés en dehors du territoire français. Émanant de sources d'information multiples et dispersées, les données disponibles ne font en effet l'objet d' aucune centralisation complète .
1. Des sources d'informations dispersées ne permettant une vision d'ensemble qui n'est que partielle
En ce qui concerne la prise en charge des enfants handicapés à l'étranger, dont le financement relève intégralement de la sécurité sociale française, l'ensemble des informations sont centralisées par la caisse primaire d'assurance maladie (Cpam) de Roubaix-Tourcoing. Au titre des organismes financeurs, la caisse agit pour le compte des organismes français d'assurance maladie en assurant, pour les différents régimes de sécurité sociale, le paiement et le remboursement des frais d'hébergement et de transport.
Une grande partie des données relatives aux prises en charge des adultes handicapés à l'étranger sont quant à elles centralisées par le centre national des soins à l'étranger (CNSE). Chargé du pilotage du secteur pour le compte de l'assurance maladie, il reçoit les demandes de prise en charge des soins.
Les informations issues du CNSE retracent l'ensemble des remboursements effectués soit directement auprès des établissements en vertu d'une convention de tiers-payant, soit auprès des assurés.
Si les données du CNSE sont fiables, elles ne correspondent qu'au périmètre des prises en charge faisant l'objet, en tout ou partie, d'un financement assurantiel. Il s'agit en effet des prises en charge résultant d'une orientation vers une structure de type Mas (maison d'accueil spécialisée), dont le financement relève en intégralité de l'assurance maladie, ou de type Fam (foyer d'accueil médicalisé), dont le financement est partagé entre l'assurance maladie pour la partie relative aux soins et les conseils départementaux pour la partie relative à l'hébergement.
Or, le secteur des adultes handicapés est largement financé par l'aide sociale départementale et il n'existe à l'heure actuelle aucune procédure de centralisation d'informations sur les personnes handicapées dont les prises en charge à l'étranger dépendent des départements. En tout état de cause, les informations recueillies par vos rapporteurs au cours de leurs travaux semblent indiquer qu'une vingtaine de départements concentre l'essentiel des dépenses, surtout ceux des régions Ile-de-France et Hauts-de-France, même si un peu plus de 80 départements seraient concernés au total 3 ( * ) .
Au total, le nombre de personnes handicapées prises en charge en dehors du territoire français ne peut donc être approché que par estimation . La disponibilité des informations dépend encore étroitement des financeurs et le recensement des personnes adultes, en particulier, est rendu difficile par l'absence d'interlocuteur unique pour les départements alors même qu'elles constituent le « contingent » le plus important des personnes qui ont quitté le territoire national.
2. Des estimations disponibles qui font état d'environ 6 800 personnes handicapées prises en charge en Wallonie
Ainsi qu'il ressort des éléments convergents transmis à vos rapporteurs, les prises en charge à l'étranger se concentrent de fait sur un seul pays voisin, la Belgique, et, au sein de celui-ci, sur la Wallonie. Environ 6 800 personnes handicapées sont accueillies dans des établissements situés dans cette région francophone frontalière de la France, dont environ 23 % d'enfants.
a) Le conventionnement des structures
Afin d'assurer la sécurité de la prise en charge, les établissements wallons chargés de l'accueil de personnes handicapées françaises peuvent faire l'objet d'un conventionnement , dans les conditions définies par un accord-cadre international 4 ( * ) .
Aux termes de l'article 6 de cet accord, des « conventions organisent la coopération entre des structures et ressources médico-sociales situées dans l'espace visé » et « prévoient les conditions et les modalités d'intervention des structures médico-sociales et des organismes de prise en charge des personnes handicapées ». Par ailleurs, aux termes de l'article 7, les conventions doivent respecter les règlements de l'Union européenne assurant aux ressortissants nationaux résidant dans un pays tiers le même degré de protection sociale .
L'arrangement administratif pris en application de cet accord-cadre 5 ( * ) prévoit que les conventions passées avec les établissements d'accueil peuvent être conclues pour la France par l'ARS des Hauts-de-France, par délégation de l'assurance maladie, et pour la Région wallonne par l'Agence pour une vie de qualité (Aviq), instance administrative ayant reçu délégation ministérielle pour exercer le contrôle des établissements wallons recevant des personnes handicapées.
Le contenu de ces conventions est détaillé à l'article 3 de l'arrangement, qui comprend notamment les modalités d'accueil et de prise en charge. L'article 4 spécifie que trois types de prise en charge financière peuvent être organisés, en fonction des situations :
- sur la base des tarifs du lieu des soins, dans les cas où la personne a effectivement fait l'objet d'une orientation mentionnant nommément la Belgique,
- sur la base des tarifs de l'État d'affiliation de la personne sinon,
- sur la base de tarifs spécifiques négociés entre les autorités signataires de la convention dans des cas spécifiques.
b) Les enfants
Selon les chiffres transmis à vos rapporteurs par l'ARS des Hauts-de-France, au 31 décembre 2015, 1 451 enfants handicapés français étaient pris en charge dans 25 établissements wallons conventionnés par l'assurance maladie.
Ces chiffres, qui incluent les personnes faisant l'objet du dispositif de l'amendement Creton, sont stables depuis plusieurs exercices et ont vocation à le rester en raison de l'enveloppe fermée constante allouée chaque année au financement de la prise en charge des enfants 6 ( * ) .
La grande majorité des personnes concernées sont des adolescents et jeunes adultes âgés de 13 à 19 ans (près de 65 % de la population totale). Les enfants âgés de 7 à 12 ans représentent un peu moins de 20 % du total. Les adultes dits « en amendement Creton » comptent pour plus de 15 % de l'ensemble des effectifs.
Nombre d'enfants pris en charge en Belgique
(répartition par tranche d'âge au 31 décembre 2015)
|
Total |
Enfants |
« Amendements Creton » |
|||||||
|
1 451 |
0-6 ans |
7-12 ans |
13-15 ans |
16-19 ans |
Total |
20-25 ans |
26-40 ans |
+ de 40 ans |
Total |
|
7 |
284 |
441 |
497 |
1 229 |
122 |
45 |
55 |
222 |
|
|
en % |
0,48 % |
19,6 % |
30,4 % |
34,2 % |
84,7 % |
8,4 % |
3,1 % |
3,8 % |
15,3 % |
Source : ARS des Hauts-de-France
Les données recueillies auprès de l'ARS indiquent qu'environ 65 % des enfants sont pris en charge dans quatre des 24 établissements conventionnés dont les capacités d'accueil apparaissent particulièrement variables (271 pour le plus grand d'entre eux, 226 pour le deuxième).
La direction générale de la cohésion sociale (DGCS) du ministère des affaires sociales et de la santé fait par ailleurs état d'un nombre restreint d'enfants pris en charge dans des établissements non conventionnés . Ceux-ci étaient estimés à 47 en fin de premier trimestre 2015.
c) Les adultes
En ce qui concerne le secteur de la population adulte, qui ne fait aujourd'hui l'objet d' aucun conventionnement par l'assurance maladie, même pour les structures de type Mas intégralement financées par cette dernière, on estime à environ 5 350, toutes orientations confondues, le nombre de personnes concernées. Selon la DGCS, il est en effet probable que le nombre total d'adultes handicapés pris en charge en Belgique fin 2015 soit sensiblement supérieur à celui de fin 2014, estimé à 4 600 .
Les chiffres disponibles ne permettent de retracer avec une certaine précision que la situation de celles dont la prise en charge fait intervenir, après accord médical préalable délivré par la direction régionale du service médical des Hauts-de-France et traitement administratif par le CNSE, l'assurance maladie, c'est-à-dire celles qui relèvent d'une orientation Mas ou Fam .
Ainsi, selon les informations communiquées à vos rapporteurs, au 31 décembre 2015, l'assurance maladie finançait en tout ou partie la prise en charge de 2 411 adultes handicapés, parmi lesquels 1 560 relevaient d'une orientation Mas et 851 d'une orientation Fam. Si l'on en juge d'après les données de la DGCS, à l'inverse des évolutions observées dans le secteur des enfants, le nombre d'adultes pris en charge dans des établissements wallons semble poursuivre chaque année sa hausse puisqu'ils étaient près de 1 430 en 2013, 1 740 en 2014 pour atteindre 2 446 en 2015 s'agissant des orientations Mas et Fam .
Le tableau ci-dessous apporte quelques précisions sur le sexe et les tranches d'âge des personnes concernées. Il convient de noter la proportion importante - près du tiers - de personnes âgées de plus de 50 ans.
File active des personnes handicapées adultes
prises en charge en Belgique
(au 29 février 2016 / orientations Mas
et Fam)
|
Total |
Hommes |
Femmes |
18-20 ans |
21-30 ans |
31-40 ans |
41-50 ans |
50 ans et + |
|
2 446 |
1 569 |
877 |
73 |
557 |
461 |
576 |
779 |
|
64 % |
36 % |
3 % |
23 % |
19 % |
24 % |
32 % |
Source : CNSE / ARS des Hauts-de-France
Force est en revanche de constater l'absence de chiffres consolidés officiels pour les prises en charge financées par les seuls départements , c'est-à-dire les orientations vers les foyers occupationnels et les foyers de vie. Les chiffres communiqués à vos rapporteurs font eux-mêmes référence à une estimation de l'Aviq, anciennement agence wallonne pour l'intégration des personnes handicapées (Awiph). Celle-ci fait état de 2 864 personnes prises en charge en Wallonie à la fin 2014 sur financement exclusif des conseils départementaux. Ce chiffre s'élève à 2 939 à la fin 2015 selon le ministère des affaires sociales et de la santé 7 ( * ) .
Au total, au 31 décembre 2015, il y avait 1 451 enfants handicapés pris en charge dans des établissements conventionnés et 2 446 adultes handicapées prises en charge dans des établissements non conventionnés, auxquels s'ajoutent les adultes relevant de prises en charge par les seuls départements.
Estimation du nombre total de personnes
handicapées prises en charge en Wallonie
au 31 décembre
2015
|
Secteur |
Financeur |
Nombre |
Source |
|
Enfants |
Assurance maladie (100 %) |
1 451
|
Cpam Roubaix-Tourcoing / ARS Hauts-de-France |
|
Adultes |
Assurance maladie en tout (Mas) ou partie (Fam) |
2 446
|
CNSE / ARS Hauts-de-France |
|
Départements (100 %) |
2 939 |
Estimation à fin 2015 (Awiph/DGCS) |
|
|
Total de l'estimation |
6 836 |
||
Source : commission des affaires sociales à partir des données communiquées aux rapporteurs
3. Une dépense publique évaluée à 400 millions d'euros
Les difficultés de recensement des personnes handicapées prises en charge dans des établissements situés en dehors du territoire français rejaillissent sur l'exercice d'estimation du montant total des dépenses publiques visant à assurer le financement de ces prises en charge selon les règles établies par la législation française. Si les dépenses d'assurance maladie sont aujourd'hui bien traçables, les montants couverts par l'aide sociale départementale restent en effet largement méconnus.
a) Les dépenses d'assurance maladie : un montant de 170 millions d'euros, en hausse régulière
Pour 2015, la dépense totale d'assurance maladie au titre des prises en charge en Belgique s'est élevée à 170 millions d'euros pour une population d'environ 3 800 personnes, enfants et adultes confondus.
(1) Le secteur des enfants : une enveloppe fermée
S'agissant des 25 établissements conventionnés pour enfants, la dépense s'est élevée à 70 millions pour 1 451 enfants en 2015. Cette dépense est sous enveloppe globale limitative fixée annuellement par arrêté et est donc maîtrisée. Elle est restée stable entre 2012 et 2015, années avant lesquelles elle s'établissait à environ 66 millions.
Évolution des dépenses d'assurance maladie liées à la prise en charge d'enfants handicapés dans des établissements situés en Belgique
(en millions d'euros)
|
Année |
2012 |
2013 |
2014 |
2015 |
2016 |
|
Montant |
65 |
65 |
65,6 |
70,1 |
71,6 |
Source : direction de la sécurité sociale
Le nombre d'enfants concernés est stable et le nombre d'établissements conventionnés n'a pas vocation à bouger en raison de l'enveloppe fermée.
(2) Le secteur des adultes : des dépenses qui tendent à croître
Selon la caisse nationale d'assurance maladie (Cnam), les dépenses pour les personnes prises en charge dans des établissements non conventionnés (adultes et enfants) se sont élevées à 102 millions d'euros en 2015 après 82 millions en 2014. Elles s'élevaient à 45 millions d'euros en 2013.
L'accroissement intervenu entre 2013 et les exercices suivants s'explique en partie par l'effet d'une meilleure connaissance du phénomène grâce à de plus solides remontées : au-delà de l'évolution tendancielle chaque année, une partie de l'augmentation en 2013 et 2014 s'explique en effet par le fait que la requête utilisée les années antérieures ne prenait pas bien en compte toutes les situations de Mas et Fam, certaines étant comptabilisées jusqu'alors dans les hospitalisations. Le nombre de personnes concernées était de près de 2 300 fin 2015. Son évolution est régulière depuis cinq ans, avec 300 à 400 prises en charge supplémentaires chaque année.
Sous l'hypothèse retenue par l'ARS des Hauts-de-France d'un forfait à 185,25 euros par jour en Mas et à d'un forfait à 73 euros par jour en Fam, on obtient donc un financement du secteur adulte par l'assurance maladie de 102 millions d'euros en 2015 contre 50 millions d'euros en 2013.
Les tableaux ci-après présentent les évolutions intervenues depuis 2011 tout en confirmant que l'essentiel des dépenses se concentre sur la Belgique, quelques prises en charge ayant néanmoins lieu en Suisse et en Espagne.
Évolution des dépenses d'assurance maladie liées à la prise en charge de personnes handicapées adultes dans des établissements situés à l'étranger entre 2011 et 2015
(remboursements en millions d'euros)
Données générales
|
Année |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Patients |
871 |
1174 |
1583 |
1908 |
2325 |
|
Remboursements en M € |
28,9 |
29,7 |
45 |
82,9 |
102,9 |
Données par pays
Belgique
|
après |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Patients |
855 |
1155 |
1565 |
1898 |
2314 |
|
Remboursements |
28,3 |
28,9 |
44,3 |
82,2 |
102,3 |
Suisse
|
après |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Patients |
14 |
16 |
16 |
8 |
9 |
|
Remboursements |
0,6 |
0,9 |
0,73 |
0,66 |
0,56 |
Espagne
|
après |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Patients |
1 |
2 |
2 |
2 |
2 |
|
Remboursements |
0,012 |
0,013 |
0,013 |
0,015 |
0,014 |
Source : direction de la sécurité sociale
b) Le financement par l'aide sociale départementale
En l'absence d'interlocuteur unique auprès des départements et d'autorité chargée de centraliser les informations relatives aux prises en charge dont ces derniers assurent seuls le financement, le montant précis des dépenses couvertes par l'aide sociale départementale n'est pas connu.
Selon les estimations avancées au cours de certaines auditions menées par vos rapporteurs, le financement par les conseils départementaux pourrait être évalué à au moins 170 millions d'euros (pour 2 600 personnes) . Le montant pourrait être plus proche de 200 millions d'euros .
Dépense publique totale consacrée
à la prise en charge
des personnes handicapées à
l'étranger
(en millions d'euros)
|
Assurance maladie |
Conseils départementaux |
Total |
|
|
Structures conventionnées |
Structures non conventionnées |
||
|
70 |
102 |
170-200 ? |
400 ? |
Au total, la dépense réalisée pour les deux secteurs enfants et adultes tous financeurs réunis s'élèverait environ à 400 millions d'euros.
B. UNE CONNAISSANCE PARTIELLE DES CONDITIONS ET MOTIFS DES DÉPARTS À L'ÉTRANGER
1. Une tendance à la prédominance de situations liées à des handicaps complexes
a) Des informations limitées aux données relatives aux orientations
La situation et le profil des personnes handicapées prises en charge dans des établissements situés en dehors du territoire français ne font pas à l'heure actuelle l'objet d'un recensement approfondi. Les informations disponibles ne permettent de connaître en partie que les orientations prononcées par les commissions des droits et de l'autonomie des personnes handicapées (CDAPH) des maisons départementales des personnes handicapées (MDPH). Le type de handicap et les besoins à couvrir ne sont pas renseignés.
Si l'on en juge cependant d'après les orientations prononcées au sein des MDPH, les prises en charge en Belgique se caractérisent en grande majorité par la prépondérance de situations liées à des handicaps particulièrement complexes .
(1) Les enfants
Selon les éléments communiqués à vos rapporteurs par l'ARS des Hauts-de-France en ce qui concerne les enfants , plus de 70 % d'entre eux relèvent d'une orientation vers un institut médico-pédagogique (IMP). Les adultes en « amendement Creton » font quant à eux très largement l'objet d'une orientation vers une Mas.
Orientation des personnes handicapées enfants et adultes en amendement Creton prises en charge en Belgique au 31 décembre 2015
|
Orientation |
IME |
Itep |
FH/FO/FV |
Esat |
Esat + FH |
Fam |
Mas |
Non précisé |
|
Personnes
|
Personnes adultes en amendement Creton
|
132 |
||||||
|
Nombre |
798 |
309 |
2 |
26 |
32 |
28 |
244 |
|
|
Proportion |
72 % |
28 % |
0,6 % |
7,8 % |
9,6 % |
8,4 % |
73 % |
8 % |
Source : ARS des Hauts-de-France
Ces données souffrent toutefois encore d'un manque d'exhaustivité, aucune information sur l'orientation n'étant renseignée pour plus de 8 % des enfants et adultes en « amendement Creton ».
(2) Les adultes
S'agissant des adultes , sur l'ensemble des 2 446 adultes dont la prise en charge est retracée par le CNSE au 29 février 2016, 1 560 personnes, soit près de 64 %, relevaient d'une orientation Mas, 851 d'une orientation Fam et 35 d'une orientation IME-IMP.
En revanche, si l'on considère l'ensemble des adultes sans distinction de financeur de la prise en charge (assurance maladie ou conseil départemental ou les deux conjointement), le ministère des affaires sociales et de la santé affirme qu'environ 54 % des orientations correspondent à des orientations en foyer de vie 8 ( * ) , 19 % à des orientations en Mas et seulement 16 % à des orientations en Fam : en d'autres termes, 70 % des adultes accueillis en Belgique dépendent d'un financement des départements.
La tendance ainsi dégagée est clairement confirmée par l'ensemble des informations et témoignages recueillis par vos rapporteurs au cours de leurs auditions et à l'occasion de leurs déplacements dans les départements ainsi qu'en Wallonie. Chacun s'accorde sur le fait que les personnes qui se sont tournées vers la Belgique souffrent le plus souvent de handicaps complexes posant des difficultés de prise en charge pour lesquelles il n'y a pas eu de réponse . Certaines structures wallonnes tendent en particulier à accueillir plus spécifiquement certains profils d'enfants ou de jeunes handicapés tels que ceux souffrant de troubles sévères du spectre autistique.
(3) Les enquêtes et le besoin d'information
L'existence d' études ponctuelles sur les personnes handicapées accueillies en Belgique permet de corroborer ces éléments tout en apportant quelques précisions complémentaires. Il en va tout particulièrement ainsi de l'enquête réalisée pour l'ARS d'Ile-de-France en novembre 2012 sur les personnes handicapées franciliennes prises en charge en Belgique sur financement de la sécurité sociale 9 ( * ) .
La réalisation de cette étude, qui semble être la première de ce type, s'inscrivait dans les travaux préparatoires du comité régional d'organisation médico-sociale 2013-2017, l'objectif étant d'identifier les besoins de planification d'équipements médico-sociaux à partir du profil des personnes handicapées concernées.
|
Les points saillants de l'enquête sur le profil des personnes handicapées franciliennes prises en charge en Belgique L'enquête a été réalisée sur un échantillon de 350 personnes , enfants et adultes en situation de handicap pris en charge dans un établissement belge le 31 décembre 2010 et dont le financement relève de la sécurité sociale . Ne sont donc pas pris en compte les adultes en situation de handicap dont les prises en charge relèvent de l'aide sociale départementale et qui constituent selon les estimations disponibles les effectifs numériquement les plus importants. Les principaux résultats de l'enquête font apparaître : - une surreprésentation des enfants : 40 % ont moins de vingt ans et l'âge moyen est de 16 ans, ce qui révèle les difficultés liées à la rareté relative des solutions au moment où un passage vers les structures pour personnes adultes serait nécessaire ; - les troubles du spectre autistique et autres troubles envahissants du développement représentent la majorité des prises en charge (au moins 40 %) ; - dans tous les cas, les personnes concernées présentent des troubles cognitifs et de multiples déficiences (notamment un retard mental, des troubles du psychisme et une épilepsie) ; il s'agit donc de handicaps complexes ; - chez les enfants, on note une plus forte proportion de maladies rares (polyhandicap ou plurihandicap) ; - dans une majorité de cas, il y a eu une rupture de parcours, soit au moment de l'atteinte de l'âge adulte, soit entre le champ de la psychiatrie et le champ médico-social , ou bien une absence de solution pendant une longue période (un tiers des enfants et 40 % des moins de vingt ans ont connu une période à domicile sans solution à un moment de leur parcours de vie). Source : ARS d'Ile-de-France. |
Une autre étude ponctuelle plus récente réalisée par la caisse nationale pour la solidarité et l'autonomie (CNSA) présente des résultats convergents, tout en soulignant les limites des éléments recueillis auprès des départements dont seule une proportion limitée s'appuie sur des données quantitatives 10 ( * ) . Les personnes adultes accueillies en Belgique souffriraient le plus souvent de retard psychomoteur avec trouble du comportement, de handicap psychique et de troubles autistiques et troubles envahissants du développement.
Indépendamment de ces résultats, les objectifs poursuivis par les commanditaires de l'enquête mettent clairement en évidence les lacunes des outils d'information qui devraient permettre de disposer d'un état des lieux exhaustif des prises en charge en Belgique. Au-delà des difficultés posées par l'existence d'un double financement impliquant de nombreux acteurs, l'absence d'un système d'information homogène des MDPH ainsi que l'insuffisance du suivi des suites données aux orientations prononcées et de la mise en oeuvre des placements constituent autant d'obstacles à l'accès à une connaissance statistique suffisante des prises en charge en Belgique.
b) Les espoirs placés dans le projet de système d'information partagé des MDPH
Malgré les progrès réalisés grâce à la mise en oeuvre de l'accord franco-wallon de 2011 11 ( * ) , il manque encore aujourd'hui un système d'information consolidé entre les différents acteurs de l'orientation (MDPH) et du financement (Cnam, CNSE) auquel pourraient éventuellement avoir accès les ARS. L'enjeu est de se donner les moyens d'améliorer la complétude des informations collectées par un meilleur suivi des orientations, un peu sur le modèle du logiciel Via Trajectoire , qui aide les professionnels de santé à l'orientation d'une personne âgée en sortie d'hospitalisation.
La convergence des systèmes d'information des MDPH doit permettre d'éviter que le profil d'une personne handicapée ne soit pas différemment renseigné d'un département à l'autre. Au-delà, il conviendrait de veiller à ce que l'information collectée soit exhaustive (âge, type de handicap, « historicisation » du parcours). Selon la DGCS, à terme, la mise en place du système d'informations des MDPH permettra de recueillir les informations sur les notifications d'orientation vers un ESMS situé à l'étranger.
Les systèmes d'information mis en place depuis 2005 dans les MDPH se caractérisent pour l'heure par une forte hétérogénéité . En raison des investissements effectués par les départements depuis dix ans pour équiper les MDPH, l'option du déploiement par la CNSA d'un système unifié a été écartée au profit d'une adaptation progressive des systèmes existants . Plus économique et sans doute plus réaliste, cette méthode risque toutefois de demander plus de temps et vos rapporteurs s'interrogent sur la mise en oeuvre dès 2016 annoncée dans le rapport d'activité de la CNSA pour 2015.
Le projet actuel consiste à concevoir un module unique intégrable aux systèmes d'information existants des MDPH , qui assurera le suivi des orientations. La consolidation des données relevées par ce module interviendra seulement au niveau régional , selon un arbitrage rendu par la Conférence nationale du handicap. Ce module devra être « interfaçable » auprès des établissements , afin que ces derniers puissent l'alimenter et renseigner les listes d'attente.
À ce stade de la conception du produit, un cadre référentiel a été transmis par la CNSA, pilote du projet, aux MDPH, aux ARS et aux principales fédérations d'établissements. Les négociations jusqu'ici menées par la CNSA avec ces dernières révèlent une adhésion forte au projet, sans que soit pour autant prévue une obligation qui leur serait faite de recourir à ce module . Il est enfin envisagé, sans que ce point n'ait encore fait l'objet d'un arbitrage, d'intégrer un module « usager », garantissant un accès des usagers à titre informatif aux listes d'attente, mais qui ne leur permettrait pas d'émettre une demande en direct.
Vos rapporteurs, très favorables au déploiement de ce système d'information intégré, souhaitent néanmoins soulever deux points de vigilance :
- le premier tient au grand nombre d'acteurs qui devront alimenter ce module pour le rendre opérant (MDPH, conseils départementaux, ARS et établissements). Vos rapporteurs craignent que, malgré l'avancée des négociations, ces dernières n'intègrent pas suffisamment les conseils départementaux 12 ( * ) . De plus, l'absence d'obligation qui serait faite aux établissements de recourir au module risque de le priver d'une partie de ses effets, alors que le cadre en voie de généralisation des Cpom offre un appui juridique suffisant pour formaliser cette obligation ;
- le second point concerne le niveau régional de consolidation des données. Afin de lutter contre les disparités d'appréciation, vos rapporteurs estiment plus pertinent, rejoignant la préconisation 20 du rapport Piveteau, que les informations collectées par ce système d'information intégré soient centralisées au niveau national par la CNSA .
|
Proposition n° 1 : garantir que les départements soient en capacité de transmettre à la CNSA, via le système d'information intégré en cours d'élaboration, les informations dont ils disposent en tant que financeurs pour les personnes handicapées accueillies à l'étranger dont ils assurent intégralement ou conjointement le financement. Proposition n° 2 : intégrer dans les Cpom l'obligation pour les établissements de recourir au système d'information intégré. Proposition n° 3 : dans l'attente du déploiement complet de ce système d'information, confier à la CNSA la mission de centraliser l'ensemble des informations relatives à la prise en charge des personnes handicapées prises en charge à l'étranger dont le financement relève en tout ou partie des seuls départements. |
2. Les difficultés de prise en charge constatées en France
L'ensemble des éléments portés à la connaissance de vos rapporteurs indiquent que les admissions dans un établissement belge interviennent la plupart du temps en bout de chaîne d'un parcours fait d'une ou de plusieurs ruptures , à la suite d'une sortie d'un établissement médico-social français, d'une période à domicile sans solution ou d'une une prise en charge en structure psychiatrique.
Cela renvoie aux constats formulés par le rapport Piveteau sur l'insuffisance et le cloisonnement excessif de l'offre et les difficultés de prise en charge.
|
Les principaux constats du rapport Piveteau Une approche excessivement segmentée du parcours de vie . Selon le rapport Piveteau, les ruptures de parcours que subissent les situations critiques révèlent une faille plus profonde du système d'orientation des personnes handicapées dans son entier. L'orientation prononcée en CDAPH ne prend pas suffisamment en compte la complexité d'un parcours de vie et se concentre excessivement sur l'accueil de la personne en établissement. Dans les cas - fréquents - où un profil requiert l'intervention de plusieurs acteurs (établissement médico-social, Éducation nationale, professionnels de santé...), ces derniers sont insuffisamment coordonnés, la famille et la personne n'ont pas de référent vers qui se tourner, et pour peu qu'un acteur se trouve dans les faits à assumer seul une prise en charge trop lourde pour lui, la rupture est inévitable. Un défaut d'anticipation . Outre le défaut de coordination, la complexité d'un profil est très rarement anticipée par les acteurs chargés de l'orientation. Certaines situations, en raison d'un suivi défaillant, peuvent parfois déboucher sur une aggravation non prévue face à laquelle tous les acteurs se révèlent impuissants. Dans d'autres cas, les profils particulièrement complexes font l'objet d'une défiance de principe de la part de certains établissements. Les familles se heurtent alors à des refus d'admission qu'il est très difficile à la MDPH de pallier. Une offre insuffisante et trop cloisonnée . Le premier défaut de l'offre médico-sociale à destination des personnes handicapées est d'être insuffisante. Les procédures d'émission de dossiers de candidature par l'ARS et de livraison des places entraînent des délais de réalisation. Les plans nationaux de créations de places sont ambitieux mais accusent souvent des retards importants. À l'inverse, le rythme d'évolution du nombre de places est élevé en Belgique : entre 350 et 450 places sont créées chaque année et l'intervention d'acteurs privés 13 ( * ) permet une concurrence importante entre établissements. Le second défaut concerne l'excessive normativité du paysage du handicap en France. L'étiquette arborée par l'établissement, pourtant sans consistance juridique, lui sert souvent à développer une « spécialité » et une sélection à l'entrée. Le rapport Piveteau constate donc que subsiste, malgré la loi de 2005, un primat du projet d'établissement sur le projet individuel. Là encore, la Belgique affiche une souplesse que la France ne semble pas avoir, lorsque des établissements affichent plusieurs agréments (Mas, Fam, Foyer de vie...) permettant une prise en charge plus diversifiée. Source : rapport Piveteau, juin 2014 |
3. Les « atouts » de l'offre de prise en charge en Belgique
Aucune étude d'envergure suffisamment étayée ne permet à l'heure actuelle de différencier avec précision les départs vers la Belgique qui relèveraient d'un choix éclairé , motivé par des considérations relatives à certains avantages de l'offre de prise en charge en Wallonie par rapport à la France, de ceux qui sont subis par les personnes handicapées et leurs familles en France. Pour certaines personnes auditionnées, en particulier parmi les représentants associatifs, cette distinction ne fait pas sens dans la mesure où les départs vers la Belgique ne peuvent jamais relever d'un choix puisqu'il s'agit à leurs yeux d'une solution par défaut.
Vos rapporteurs sont conscients des limites de cette distinction et en partagent le constat. Ils considèrent néanmoins qu'elle permet d'approfondir la réflexion sur les conditions et les raisons des départs afin de porter une appréciation la plus nuancée possible sur le phénomène. Dans un certain nombre de cas, la proximité géographique de la Wallonie semble constituer un facteur déterminant lorsque la prise en charge s'inscrit dans le même bassin de vie que celui dont est issue la personne handicapée. Au-delà, les souplesses de l'offre belge expliquent sans doute son attrait auprès de certaines familles.
a) La proximité géographique et linguistique
L'accueil et l'hébergement dans un établissement belge peut correspondre à une réponse de proximité adaptée . Dans ces situations, il ne paraît pas illégitime de considérer que le recours à l'équipement médico-social belge puisse faire partie intégrante de l'offre disponible localement. Certains établissements wallons paraissent en effet plus accessibles géographiquement que les solutions disponibles sur le territoire français. À titre d'exemple, selon un ordre de grandeur communiqué à vos rapporteurs, dans le département des Ardennes, 80 % des personnes concernées par les départs en Belgique habitent à moins de 50 km de l'établissement belge.
Les données disponibles sur les départements d'origine des personnes handicapées prises en charge en Wallonie indiquent que les départements des régions frontalières se tournent effectivement davantage vers la Belgique que les autres départements français , en particulier pour les enfants handicapés. Ces situations ne font pas encore aujourd'hui l'objet d'une quantification précise.
Parmi les 1 451 enfants pris en charge dans l'un des 25 établissements conventionnés situés le long de la frontière, 70 % (935) sont issus de la région des Hauts-de-France (716 pour le Nord et 219 pour le Pas-de-Calais). L'Ile-de-France est la région d'origine de 20 % d'entre eux, et l'Alsace-Lorraine des 10 % restants.
Principaux départements d'origine des enfants pris en charge en Belgique
|
Département |
Nombre au total |
|
02-Aisne |
24 |
|
54-Meurthe-et-Moselle |
92 |
|
55-Meuse |
33 |
|
57-Moselle |
19 |
|
59-Nord |
716 |
|
62-Pas-de-Calais |
219 |
|
75-Paris |
27 |
|
91-Essonne |
37 |
|
92-Hauts-de-Seine |
30 |
|
93-Seine-Saint-Denis |
89 |
|
94-Val-de-Marne |
29 |
|
95-Val d'Oise |
63 |
Source : ARS des Hauts-de-France
Selon la DGCS, en ce qui concerne les prises en charge d'adultes supposant des dépenses d'assurance maladie, environ 40 % sont originaires d'Ile-de-France et 25 % du Nord et du Pas-de-Calais. Les trois autres régions connaissant des départs en nombre sont l'Alsace-Champagne-Ardennes-Lorraine, la Normandie et la Provence-Alpes-Côte d'Azur. Aucune information consolidée n'existe sur l'origine géographique des adultes dont les prises en charge sont financées exclusivement par l'aide sociale départementale.
Si elles conduisent à nuancer l'appréciation à porter sur la question des prises en charge à l'étranger, ces données ne doivent pas conduire à occulter les situations des familles pour lesquelles les départs en Belgique répondent à une logique autre que celle de la proximité.
De plus, en l'absence de solution de prise en charge de proximité, les familles peuvent être parfois obligées de se tourner vers d'autres départements dont l'éloignement peut entraîner les mêmes difficultés personnelles et pratiques qu'une prise en charge en Wallonie.
b) Les souplesses de l'offre belge
Indépendamment de la proximité géographique et linguistique de la Wallonie, plusieurs facteurs sont de nature à expliquer l'attrait de l'offre belge par rapport aux solutions disponibles en France. Les éléments recueillis par vos rapporteurs au cours de leurs travaux font apparaître une plus grande souplesse tant dans l'organisation et la réglementation des établissements wallons que dans l'approche privilégiée pour la prise en charge du handicap. Les départs vers la Belgique peuvent ainsi répondre à :
- la recherche d'un accompagnement en internat à temps plein , y compris pendant les week-ends et la période estivale. La plupart des établissements wallons sont en effet ouverts 365 jours par an, contrairement aux structures françaises. Certaines régions, en particulier l'Ile-de-France et plus particulièrement Paris, ne sont par ailleurs pas dotées d'internat spécialisé à temps plein pour enfant autiste ou polyhandicapé ;
- l'accès à un hébergement en structure médico-sociale en complément d'un accueil dans les écoles spécialisées belges , en particulier dans le domaine de l'autisme. En effet, les Belges ont fait le choix de garder un enseignement spécialisé. Il existe donc des écoles ad hoc ;
- la recherche d'une plus grande ouverture aux handicaps les plus difficiles . Dans son étude précitée, la CNSA se fait l'écho de témoignages soulignant une « culture de rééducation plus ancienne », la « capacité à accueillir des cas complexes », la « priorité à l'accompagnement », le fait que « c'est la structure qui s'adapte à la personne et non l'inverse » ou encore des « structures plus ouvertes sur la ville et l'extérieur ». L'ensemble de ces éléments rejoint une partie des constats effectués par vos rapporteurs au cours de leurs travaux ;
- une meilleure prise en charge de certains handicaps , en particulier dans le domaine de l'autisme où les méthodes d'accompagnement éducatif ont été historiquement privilégiées.
4. De nombreux éléments qui restent à objectiver sur les conditions de départ
Indépendamment des facteurs objectifs qui sont susceptibles d'expliquer une partie de l'attrait de la Belgique par rapport à la France, vos rapporteurs ont été à plusieurs reprises alertés sur les pressions que semblent subir un certain nombre de familles pour envisager une prise en charge en Belgique.
Ont ainsi été fréquemment évoquées :
- l'existence de pratiques de démarchage de la part d'établissements belges , en particulier ceux à but lucratif, auprès de certaines MDPH et d'associations d'usagers françaises. Il semble que certaines familles françaises soient également parfois la cible directe de ces pratiques sans que l'on sache comment les établissements belges aient pu avoir accès aux informations les concernant. En tout état de cause, les MDPH n'ont pas la possibilité juridique de fournir des données personnelles à des tiers ;
- la constitution de « filières de soins » reposant sur des pratiques d'orientation vers la Belgique de certains établissements médico-sociaux ou hôpitaux psychiatriques français, en particulier dans le domaine de l'autisme. L'enquête précitée réalisée pour le compte de l'ARS d'Ile-de-France confirme que pour une trentaine d'adultes souffrant de troubles autistiques, les établissements médico-sociaux ou de santé français s'étaient directement chargés de l'orientation vers un établissement belge , sans faire mention d'une recherche de solution sur le territoire national. Au cours de leurs auditions, vos rapporteurs ont plusieurs fois recueilli l'information qu'une pression importante s'exerce sur certains établissements en psychiatrie pour faire sortir les malades chroniques dans le cadre de filières directes vers la Belgique, sans passage préalable par la MDPH.
Le ministère des affaires sociales et de la santé reconnaît d'ailleurs l'existence de ce type de pratiques 14 ( * ) sans toutefois pouvoir en préciser l'ampleur exacte. De fait, peu d'études globales relatives aux conditions d'orientation des personnes handicapées et à leur accompagnement en dehors du territoire français ont en effet été réalisées.
Certains représentants associatifs ont par ailleurs évoqué le signalement aux services de l'aide sociale à l'enfance (Ase) de certains refus de la part des familles des solutions proposées par des MDPH.
La CNSA a réalisé récemment une enquête sur les pratiques d'orientation vers la Belgique des MDPH dont les principaux résultats ont été communiqués à vos rapporteurs 15 ( * ) . Cette étude réalisée auprès de seize MDPH choisies en fonction du nombre de personnes accueillies en Belgique montre clairement qu' aucune MDPH ne prend de décision d'orientation directe vers la Wallonie . Les décisions d'orientation sont prises indépendamment de la contrainte de l'offre.
En revanche, une orientation vers la Belgique peut être prononcée dans la période post-notification dans trois hypothèses :
- comme solution de proximité pour des enfants ou des adultes qui résident dans les départements frontaliers ;
- à titre exceptionnel en deuxième intention dans le cas de situations complexes ou à la suite de ruptures de parcours ;
- à la demande notamment des familles pour des motifs divers qui ne sont pas précisés.
Compte tenu de l'importance des témoignages qu'ils ont recueillis, vos rapporteurs jugent indispensable de mener des études approfondies sur l'ensemble de ces points.
Auditionnée par vos rapporteurs, la CNSA semble prête à cofinancer des études et travaux de recherche sur le sujet. Son programme d'études 2016-2017 prévoit de lancer une enquête quantitative sur l'expérience et le point de vue des familles de personnes accueillies dans des établissements belges. Il s'agit d'interroger par téléphone un échantillon de familles sur le mode d'accès à un établissement belge (pourquoi ? comment ?) et le mode d'usage (quelle perception de la solution actuelle ?). S'agissant d'études ou recherches sur les modes de prise en charge conduites dans les ESMS belges, il faudrait pouvoir les soutenir dans le cadre de démarches globales menées avec l'Aviq et l'ARS Hauts-de-France.
|
Proposition n° 4 : promouvoir, par des cofinancements impliquant la CNSA dans le cadre de démarches d'ensemble menées avec l'ARS des Hauts-de-France et l'Aviq, des études globales relatives aux conditions de départ et à l'accompagnement des personnes handicapées prises en charge en dehors en territoire français ainsi que de leurs familles. |
5. Le manque patent de données sur les coûts comparés des prises en charge
À ce jour, aucune étude n'a été menée pour comparer des coûts de prise en charge en Belgique et en France. Il apparaît donc impossible de savoir si la prise en charge en France des personnes handicapées françaises actuellement accueillies en Belgique serait ou non une source d'économies.
Selon la direction de la sécurité sociale (DSS) du ministère des affaires sociales et de la santé, l'objectivation du coût réel de la prise en charge, permettant de savoir quel serait le coût si les prises en charge avaient lieu en France, est difficile. Pour les établissements non conventionnés, certains éléments de coût ne sont pas contrôlables ; certaines dépenses engagées au titre de la prise en charge ne sont pas prises en compte dans le prix de journée mais le seraient en France.
|
Proposition n° 5 : réaliser une étude comparative permettant de connaître le coût réel de la prise en charge des personnes handicapées dans des établissements situés en dehors du territoire français. |
II. LES PRISES EN CHARGE DANS DES ÉTABLISSEMENTS SITUÉS EN DEHORS DU TERRITOIRE FRANÇAIS : ASSURER UN MEILLEUR SUIVI ET PRÉVENIR LES DÉPARTS CONTRAINTS
Les autorités françaises souffrent encore du manque de visibilité sur la qualité de l'offre wallonne, dont il apparaît qu'elle s'avère très variable en fonction des établissements. Les familles elles-mêmes se trouvent confrontées au manque d'informations sur le caractère adapté des structures dans lesquelles sont pris en charge leurs proches. Si l'accord franco-wallon de 2011 a de ce point de vue permis de réels progrès dans l'accompagnement des prises en charge en dehors du territoire français, ces efforts doivent être poursuivis. À cet égard, la mise en place du « plan d'accompagnement global » et la mobilisation du fonds d'amorçage apportent des réponses dont l'efficacité est encore incertaine, tandis qu'il apparaît très difficile, en tout cas à court terme, de réussir à tarir les « flux » des départs à l'étranger.
A. L'ACCORD FRANCO-WALLON DE 2011 : DES PROGRÈS RÉELS ET UNE RÉACTIVATION RÉCENTE
À partir du moment où c'est la législation française qui s'applique et où des dépenses publiques sont engagées, il ne semble pas illégitime d'attendre des structures belges le respect de standards minimum et de prévoir des contrôles. De ce point de vue, l'accord-cadre franco-wallon de 2011 a donné une force d'impulsion incontestable pour relever le niveau d'exigence.
1. Le fonctionnement belge
a) Un système dual
Le système belge de prise en charge des personnes handicapées est sensiblement différent de celui mis en place en France. La Belgique continue en effet d'accueillir des ressortissants handicapés étrangers tandis qu'un moratoire existe depuis presque vingt ans pour la création de places destinées à ses propres ressortissants. Il en résulte un système dual, qui se caractérise par un secteur particulièrement concurrentiel pour la prise en charge de personnes handicapées étrangères dans le cadre d'une application particulière de la directive dite « Bolkestein » de 2006.
(1) Un secteur en partie concurrentiel dans le contexte d'une application particulière de la directive « Services » de 2006
En France, dès lors qu'un financement public des places intervient, l'ouverture d'établissements médico-sociaux repose sur un dispositif d'autorisations contingentées avec appel à projets. Les établissements et services sociaux et médico-sociaux sont en effet exclus de la directive 2006/123/CE du 12 décembre 2006 relative aux services dans le marché intérieur, dite « directive Services » ou « directive Bolkestein ».
Pour la transposition de cette directive, les autorités françaises ont réexaminé l'ensemble de leurs procédures d'autorisation et d'agrément et précisé celles qui ne ressortissent pas du champ de cette directive, notamment au titre des « services sociaux relatifs au logement social, à l'aide à l'enfance et à l'aide aux familles et aux personnes se trouvant de manière permanente ou temporaire dans une situation de besoin qui sont assurés par l'État, par des prestataires mandatés par l'État ou par des associations caritatives reconnues comme telles par l'État » (art. 2.2.j). La très grande majorité des établissements et services sociaux et médico-sociaux satisfont aux deux critères cumulatifs d'exclusion figurant à l'article 2.2.j de la directive :
- les publics concernés par ces services sont des publics se trouvant de manière permanente ou temporaire dans une situation de besoin ;
- ces services reçoivent un mandat des pouvoirs publics pour exercer leur mission.
(2) Un système dual fondé sur des règles peu contraignantes pour l'ouverture d'un service de prise en charge de ressortissants étrangers
Les établissements qui ont vu le jour en Wallonie et accueillent des personnes handicapées françaises ne sont pas soumis aux mêmes contraintes pour leur ouverture . A l'inverse de la France, il existe en Wallonie deux types de services qui prennent en charge des personnes handicapées :
- les services agréés subventionnés et partiellement subventionnés avec label de l'Aviq. Ces établissements s'adressent aux ressortissants belges ;
- les services dits « d'autorisation de prise en charge » (APC) non financés par l'Aviq, sauf dérogations dans le cadre de conventions nominatives pour des personnes dites « prioritaires en situation d'urgence ». Depuis le début des années 2000, ces établissements hébergent essentiellement des ressortissants français, mais aussi allemands ou luxembourgeois.
Comme l'Aviq l'a indiqué à vos rapporteurs, ces services doivent respecter un cadre normatif minimal dont le seul objectif est d'éviter l'hébergement « sauvage » de personnes handicapées.
Il s'agit historiquement d'une simple mesure de police administrative destinée à donner des garanties minimales. Selon l'Aviq, sur les 25 établissements conventionnés, tous sont des établissements « gigogne », c'est-à-dire qui cumulent composante APC et composante avec agrément.
Les règles en vigueur relatives à l'octroi d'une autorisation de prise en charge sont très peu contraignantes. Cet octroi est en effet automatique si le projet du promoteur présente les qualités formelles du dossier administratif exigé par l'Aviq. Celle-ci effectue un contrôle préalable sur le site mais n'a pas vraiment de droit de regard sur le projet en tant que tel en l'absence d'outil réglementaire qui lui permettrait d'influencer le contenu du projet de l'établissement.
De façon générale, les structures APC semblent soumises à un moindre degré de contraintes que les établissements français. À titre d'exemple, la réglementation belge leur impose un encadrement de 0,6 ETP par personne accueillie, contre 1 ETP/personne environ en France.
Dans ce contexte, les interlocuteurs de vos rapporteurs ont reconnu, tant du côté belge que du côté français, que beaucoup d'établissements APC avaient été créés au cours des dernières années par des promoteurs sans connaissance réelle du secteur du handicap et en grande partie attirés par l'aspect lucratif des prises en charge. De fait, les établissements belges accueillant des ressortissants étrangers sont soit des associations sans but lucratif soit des sociétés commerciales. Selon l'ARS des Hauts-de-France, les structures APC sont celles où les risques sont les plus importants en termes de qualité.
Par deux arrêtés belges, dont le dernier en 2009, les normes auxquelles sont soumis les établissements APC ont été revues à la hausse. En juillet 2009, le Gouvernement wallon a adopté un arrêté relatif à l'autorisation de prise en charge des personnes handicapées par des personnes physiques ou morales qui ne sont pas reconnues pour exercer cette activité par une autorité publique. Ce dernier permet dorénavant de soumettre ces services au contrôle de l'Aviq .
Selon cette dernière, des contrôles de conformité aux normes et de la qualité générale du service offert aux personnes sont opérés au minimum tous les 3 ans et donnent lieu à un rapport d'audit. Des interventions de contrôle peuvent également avoir lieu ponctuellement sur la base d'éléments portés à la connaissance des autorités. Les structures APC et avec agrément subissent un contrôle systématique et obligatoire tous les 6 ans au minimum, en plus d'une évaluation intermédiaire tous les 3 ans. Toutes font l'objet d'un rapport formel de visite et d'audit. Il peut y avoir des visites à l'improviste en cas de signalement ou de plainte (entre 2013 et 2015, sur 136 établissements APC, 72 l'ont été en 2013, 76 en 2014, 86 en 2015).
b) Des enjeux économiques réels
La question de la prise en charge de personnes handicapées françaises dans des établissements situés en Wallonie soulève d'importants enjeux économiques qu'il convient de garder à l'esprit.
Selon les informations recueillies auprès de l'Aviq, 5 100 emplois directs 16 ( * ) sont liés à ces prises en charge. Ce chiffre important montre l'impact non négligeable que toute mesure prise en France dans ce domaine peut avoir sur le marché du travail belge, mais aussi français . Parmi ces emplois, une partie non définie mais sans doute non négligeable est pourvue par des travailleurs français qui bénéficient d'une plus grande attractivité salariale 17 ( * ) dans cette région par rapport à la France.
Du côté français, cette situation n'est pas sans susciter certaines inquiétudes, certains responsables associatifs estimant que la création de places dans les zones frontalières belges contribue à l'expatriation des professionnels français, attirés par des conditions de travail a priori plus favorables. Ce phénomène contribuerait à réduire progressivement le vivier de professionnels intervenant sur le territoire français, particulièrement dans les zones frontalières.
2. Les avancées permises par l'accord franco-wallon et ses limites
L'importance des prises en charge de personnes handicapées françaises outre-quiévrain a encouragé la signature le 21 décembre 2011 à Neufvilles d'un accord-cadre entre la République française et le Gouvernement de la région wallonne du Royaume de Belgique. Approuvé le 13 novembre 2013 18 ( * ) , il est entré en vigueur le 1 er mars 2014. Cet accord a permis d'établir les bases d'une coopération médico-sociale transfrontalière dans l'objectif d'améliorer la prise en charge des personnes handicapées françaises accueillies de longue date en Wallonie.
a) Des progrès indéniables qu'il faut approfondir
En permettant la réalisation d'un meilleur suivi des situations et de refuser l'orientation vers tel ou tel établissement belge en cas de signalement, l'accord-cadre signé en 2011 a, indéniablement, marqué une étape fondatrice de la coopération médico-sociale entre la France et la Belgique.
|
Les dispositions de l'accord-cadre franco-wallon du 21 décembre 2011 Les objectifs Conclu par le ministre des solidarités et de la cohésion sociale de la République française et le ministre de la santé, de l'action sociale et de l'égalité des chances de la région wallonne du Royaume de Belgique, l'accord-cadre se présente comme poursuivant deux principaux objectifs : d'une part, assurer un meilleur accompagnement et une prise en charge de qualité des personnes handicapées, et d'autre part, favoriser l'échange et le transfert de connaissances et de bonnes pratiques entre les acteurs compétents dans le secteur médico-social en France et en Wallonie. Ses modalités d'application ont été précisées par un arrangement administratif. Les objectifs poursuivis se déclinent en trois principaux volets. La connaissance des personnes accueillies en Belgique Il s'agit, pour la France, de recenser les Français pris en charge sur le territoire wallon et d'identifier les personnes handicapées concernées, afin notamment de mieux évaluer les besoins en France. À cette fin, l'article 3 de l'accord-cadre dresse la liste précise des données administratives relatives aux personnes accueillies en Belgique que les autorités wallonnes s'engagent à communiquer aux autorités françaises dans le cadre de relevés d'informations. L'ARS de la région des Hauts-de-France est chargée de centraliser ces données. Le contrôle des établissements d'accueil L'article 4 de l'accord-cadre prévoit la mise en oeuvre d'un système d'inspections communes des établissements d'accueil par des agents français et wallons. Il est précisé que ces contrôles restent soumis au droit en vigueur en Wallonie. Les modalités d'application sont renvoyées à une convention conclue entre l'ARS précitée et l'Aviq. Les dispositions de l'accord-cadre incluent une énumération non exclusive de thématiques sur lesquelles ces contrôles porteront, parmi lesquelles les modalités d'accueil et d'hébergement et la promotion de la bientraitance. Le conventionnement avec les établissements belges L'article 6 de l'accord-cadre réaffirme la possibilité pour les autorités compétentes de conclure des conventions avec les établissements wallons accueillant des personnes handicapées françaises. Il s'agit, pour la France, de l'ARS des Hauts-de-France par délégation du ministère et de Cpam de Roubaix-Tourcoing pour le compte des organismes français de sécurité sociale ainsi que des conseils généraux, et pour la région wallonne, de l'Aviq par délégation de son ministère de tutelle. Ces conventions portent plus sur les aspects qualitatifs de la prise en charge que sur les aspects financiers liés aux modalités de prise en charge par un régime de sécurité sociale. Les modalités de suivi de la mise en oeuvre de l'accord-cadre L'article 9 de l'accord-cadre institue une commission mixte composée des représentants des autorités signataires de l'accord-cadre et dont la mission est de suivre l'application de l'accord et d'en proposer d'éventuelles modifications. Il est précisé que cette commission se réunit en tant que de besoin à la demande de l'une ou de l'autre partie. En France, en complément de la commission mixte franco-wallonne, un comité national de suivi s'est constitué, associant des représentants de l'État, des ARS concernés, des associations et organismes proposés par le Conseil national consultatif des personnes handicapées (CNCPH) et des conseils généraux proposés par l'ADF. |
Vos rapporteurs se félicitent des avancées incontestables permises par la mise en oeuvre de cet accord, sous le pilotage de l'ARS des Hauts-de-France et sa cellule internationale. L'application de l'accord a permis d'améliorer la connaissance des personnes handicapés d'un point de vue quantitatif et facilite désormais les contrôles d'établissement.
(1) Le recensement des personnes handicapées accueillies en Wallonie : une sensible amélioration du recueil de données
Si elle est encore imparfaite, la connaissance statistique des personnes handicapées prises en charge dans les établissements wallons a pu enfin progresser grâce au partenariat établi entre l'ARS des Hauts-de-France et l'Aviq.
En application des engagements contenus dans l'accord, les établissements wallons qui accueillent des personnes handicapées françaises doivent remettre à l'Aviq, chaque année avant le 31 mars, un ensemble d'informations relatives à ces personnes. Ces données font ensuite l'objet d'un relevé d'informations communiquées par l'Aviq à l'ARS.
De sources concordantes, il semble cependant que certains établissements ne fournissent pas toujours un recueil exhaustif des données. De plus, vos rapporteurs regrettent que, si les autorités françaises disposent aujourd'hui de données sur les prises en charge en cours, il manque encore de données précises relatives aux départs, par type de publics, qui pourraient également provenir de l'Aviq.
(2) Les inspections communes : une coopération qui a prouvé son efficacité
Vos rapporteurs sont convaincus du succès important que constitue la mise en oeuvre des dispositions relatives aux inspections communes réalisées sur des établissements wallons par des équipes composées d'inspecteurs français et wallons. Les contrôles ont pu démarrer dès 2015, peu de temps après la ratification de l'accord, sur la base d'une convention signée le 3 novembre 2014 à l'issue de la première commission mixte franco-wallonne.
Selon les informations transmises à vos rapporteurs, dix inspections ont été réalisées au total au cours de cette première année, dont neuf étaient inscrites sur un programme annuel conjoint de travail. Fondé sur un critère de risque, le choix des établissements s'est surtout porté sur les structures de type Mas. Parmi l'ensemble des inspections, deux ont été réalisées par l'ARS d'Ile-de-France en application d'une convention signée avec l'ARS pilote. Pour l'année en cours, un nombre identique d'inspections sont prévues, dont cinq sont programmées. Il est prévu que l'ARS d'Alsace-Lorraine-Champagne-Ardennes soit également associée à leur réalisation. Vos rapporteurs ont obtenu l'assurance que toutes les inspections sont bien inopinées.
Vos rapporteurs ont par ailleurs eu connaissance de la réalisation de visites inopinées par certains départements, en particulier franciliens, en dehors du cadre de l'accord. D'autres départements, comme le Nord, ont demandé à être associés au travail d'inspection mais aucune convention ne semble à ce stade avoir été conclue à cette fin avec l'ARS des Hauts-de-France. Celle-ci s'est montrée très favorable à l'association des départements au travail conjoint de contrôles des établissements wallons. Pour vos rapporteurs, il convient également de mettre en commun les informations obtenues au cours des inspections en préférant aux initiatives départementales individuelles une association des départements qui le souhaitent à la réalisation d'inspection dans le cadre de la mise en oeuvre de l'accord franco-wallon.
|
Proposition n° 6 : favoriser l'association des départements qui le souhaitent à la réalisation d'inspections communes dans le cadre de conventions signées avec l'ARS des Hauts-de-France. |
Les suites données aux inspections ne relèvent que des pouvoirs publics wallons, les autorités françaises ne disposant que d'une marge de manoeuvre limitée. En cas de défaut grave, l'ARS des Hauts-de-France propose à la direction régionale du service médical de la même région et à la CNSA de suspendre toute nouvelle orientation vers l'établissement ayant fait l'objet d'une appréciation négative.
Cette mesure a concerné cinq établissements en 2015, dont deux ont décidé de mobiliser en réaction des conseils juridiques. Pour au moins une ou deux structures, l'ARS des Hauts-de-France estime qu'elles auraient pu faire l'objet d'une mise en administration provisoire en France. Leur autorisation de prise en charge par l'Aviq a été limitée à un an. Elles feront l'objet d'une nouvelle visite par l'ARS. Il s'agit d'établissements souvent très grands, qui accueillent des orientations et des personnes issues de départements très variés.
En tout état de cause, vos rapporteurs sont convaincus que les conclusions des inspections conjointes mériteraient de faire l'objet d'une diffusion large, surtout auprès des familles qui, pour des raisons de proximité ou d'affinité, continuent de favoriser la prise en charge en Belgique. Cette diffusion se ferait dans le cadre du dialogue entre les familles et les MDPH, et pourrait se fonder sur le retour sur expérience de familles ayant des parents déjà pris en charge en Belgique.
|
Proposition n° 7 : diffuser auprès des familles une information suffisante relative aux contrôles conjoints opérés sur les établissements d'accueil belges. |
(3) Le conventionnement avec les établissements belges : une démarche limitée aux établissements accueillant des enfants
L'arrangement administratif pris pour l'application de l'accord-cadre prévoit à son article 6 que les conventions antérieures à la date d'entrée en vigueur de ce dernier sont modifiées au plus tard 18 mois après cette même date. Ces dispositions ont permis d'engager une procédure de révision des tarifs et des engagements qualitatifs des structures d'accueil belges dans le cadre de nouvelles conventions servant de base aux contrôles conjoints.
Avant l'entrée en vigueur de la loi « hôpital, patients, santé, territoire » (HPST) 19 ( * ) , l'assurance maladie était compétente pour le conventionnement des établissements belges accueillant des ressortissants français. Cette compétence était assurée par la caisse régionale Nord-Picardie. L'article R. 332-5 du code de la sécurité sociale pris en application de cette loi permet désormais à l'ARS territorialement compétente de passer des conventions avec les établissements de soins établis dans un État membre de l'Union européenne.
Sur le fondement de ces dispositions et de celles de l'accord-cadre franco-wallon, l'ARS des Hauts-de-France a ainsi entrepris un travail de renégociation de l'ensemble des conventions des établissements accueillant des enfants. Portant sur les aspects budgétaires, le volume des places installées ainsi que la dimension qualitative des prises en charge, les conventions sont co-signées par l'ARS, la Cpam de Roubaix-Tourcoing et l'établissement. Au total, 25 établissements ont été conventionnés après une visite de conformité pour une capacité totale autorisée de 1 508 places au lieu de 1 828 places initiales. Un travail de convergence a été réalisé pour rapprocher les prix de journée qui sont désormais des tarifs globalisés devant permettre d'éviter les dépassements.
Vos rapporteurs se félicitent de ce travail d'actualisation mené tambour battant par l'ARS compétente. Ils regrettent cependant que la démarche de conventionnement n'ait pas été étendue aux établissements accueillant des personnes handicapées adultes comme le permet l'accord-cadre franco-wallon qui pose le principe d'une réglementation identique pour les enfants et les adultes. À cet égard, l'engagement pris par la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion le 16 novembre 2016 lors de la réunion de la commission mixte paritaire assurant le suivi de l'accord-cadre d'engager « un travail commun pour mettre en place un conventionnement dans le champ » de l'accueil des adultes leur apparaît du meilleur augure.
Vos rapporteurs considèrent en effet que le conventionnement des établissements pour adultes permettrait d'introduire des critères d'évaluation de la qualité des prises en charge et de sécuriser ainsi tant les personnes handicapées déjà prises en charge en Wallonie que les financeurs.
|
Proposition n° 8 : étendre le processus de conventionnement aux établissements pour personnes adultes afin de sécuriser la prise en charge pour les personnes handicapées et les financeurs. |
Peu d'informations sont aujourd'hui disponibles sur les pratiques de conventionnement des départements. Le ministère des affaires sociales et de la santé n'est pas en capacité de fournir d'éléments précis sur cette question tandis que l'Assemblée des départements de France (ADF) a indiqué ne pas l'avoir étudiée. Selon les éléments recueillis par vos rapporteurs au cours de leur déplacement en Wallonie, il semble que les départements aient majoritairement recours à des conventions individuelles, le conventionnement collectif ne concernant qu'une minorité d'établissements. Les départements arrivant en ordre dispersé, leur capacité de négociation est faible et les conventions conclues avec les établissements d'accueil pour adultes empreintes d'une forte hétérogénéité.
À son article 3.2, l'arrangement administratif du 21 décembre 2011 prévoit la possibilité pour les conseils départementaux de recourir à une convention-type annexée à l'arrangement. Vos rapporteurs souhaitent que cette disposition soit davantage mise en oeuvre. L'enjeu est double : il s'agirait de s'assurer que les conventions signées entre les départements et les établissements d'accueil ne présentent pas d'hétérogénéité excessive et comportent bien les exigences de contrôle comparables à ce que pratique l'assurance maladie. Cela suppose qu'elle soit effectivement portée à la connaissance des départements dans le cadre d'une démarche d'information sur les modalités particulières d'organisation. Ce travail pourrait être réalisé conjointement par la CNSA et l'ADF.
|
Proposition n° 9 : pour la conclusion des conventions relatives à l'accueil et à l'accompagnement des personnes handicapées issues de leurs départements, encourager les départements à recourir au modèle-type prévu par l'arrangement administratif pris pour l'application de l'accord-cadre franco-wallon. |
b) Une incitation pour les autorités wallonnes à réformer leur réglementation
La conclusion et la mise en oeuvre de l'accord-cadre franco-wallon ont constitué pour les autorités wallonnes un fort encouragement à se saisir véritablement des enjeux soulevés par l'accueil de ressortissants français dans les établissements situés sur leur territoire et à réfléchir aux évolutions à apporter à leur propre réglementation dans le cadre de regards croisés.
Les représentants de l'Aviq reconnaissent les formidables avancées permises par la coopération suscitée par l'accord-cadre :
- la mise en place d'un circuit de transmission systématique des plaintes et des résultats des enquêtes entre autorités wallonnes et françaises ;
- la création d'un accès permanent des autorités françaises (ARS et départements) aux rapports d'audit des établissements en APC par l'intermédiaire d'une plate-forme sécurisée sur le site internet de l'Aviq ;
- le développement de contacts directs et réguliers avec les services français ;
- la définition d'un protocole de collaboration sur les dossiers à risques et sur le programme annuel d'inspections conjointes ;
- la garantie d'une force d'intervention accrue sur plusieurs dossiers litigieux (6 en 2015) avec la suspension éventuelle de nouveaux placements.
Pour l'Aviq, la mise en oeuvre de l'accord a en effet contribué à mieux identifier et connaître d'un point de vue qualitatif les établissements qui accueillent des Français. L'agence estime que parmi 136 établissements faisant l'objet d'une APC, une vingtaine pâtit de graves problèmes de qualité qui justifieraient leur restructuration. Sur les 116 restants, quelques-uns se caractériseraient par des modes de prise en charge qualifiés de « vieillissants » ; entre 70 et 75 seraient de très bonne qualité et 20 de qualité médiocre.
Le gouvernement wallon prévoit désormais de revoir la législation applicable aux établissements APC dans le sens d'un alignement sur la législation applicable aux structures agréées subventionnées.
|
Les réflexions en cours sur la nécessité de faire évoluer le cadre normatif wallon afin d'accroître la qualité des prises en charge La révision du cadre réglementaire doit permettre de faire obstacle aux projets dont la seule motivation est mercantile. Les autorités réfléchissent à une limitation des capacités d'accueil et à une procédure renforcée pour les demandes d'autorisation de fonctionnement . Il s'agit également de renforcer les conditions générales de qualité des prestations via un renforcement mais surtout une clarification des normes de qualité. Cela passe par une « humanisation » de l'habitat : la réduction de la capacité maximale par bâtiment à plus ou moins 40 personnes, avec des unités de vie d'environ 10 personnes occupant des chambres individuelles autour d'un lieu de vie composé du salon, de la salle à manger, de la salle de bain et d'une cuisine. Un avant-projet a été finalisé en ce sens. S'agissant des normes de qualité de vie, l'objectif est d'assurer l'application dès que possible (idéalement au 1 er janvier 2017). Il en va de même des normes d'infrastructures pour les nouveaux projets. En revanche, les établissements existants bénéficieraient d'une phase d'adaptation (autre texte réglementaire élaboré en tenant compte, après inventaire, des situations de terrain). Aux termes du discours de la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion lors de la réunion de la commission mixte paritaire, « un arrêté [belge] serait en cours de préparation pour faire évoluer la législation wallonne et renforcer les conditions relatives au fonctionnement et à la qualité des infrastructures d'accueil ». |
c) Réactiver les instances de suivi de la mise en oeuvre de l'accord pour franchir de nouvelles étapes
Vos rapporteurs souhaitent insister sur la nécessité de ne pas laisser s'essouffler, y compris au niveau diplomatique, la dynamique positive impulsée par la signature de l'accord-cadre franco-wallon. Il convient à cet égard de se saisir pleinement des outils de suivi mis en place et de réfléchir à la nécessité de faire évoluer l'accord sur les points qui le méritent.
(1) Assurer des réunions régulières du comité de suivi
L'une des conditions de succès de la mise en oeuvre de l'accord tient à la réalité de son suivi par les autorités françaises et wallonnes. Vos rapporteurs sont convaincus que ce suivi ne doit pas demeurer du seul niveau administratif mais constituer un enjeu diplomatique à part entière. L'article 9 de l'accord-cadre de 2011 prévoit qu'« une commission mixte composée des représentants des autorités compétentes signataires » de l'accord-cadre est chargée d'en suivre l'application. Pour ce faire, elle se réunit « en tant que de besoin à la demande de l'une ou l'autre partie ».
La première commission mixte s'est réunie dès le mois de novembre 2014. Une deuxième commission mixte s'est depuis tenue le 16 novembre 2016 , durant laquelle la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion a rappelé l'engagement du Gouvernement dans la garantie d'un accueil de qualité des citoyens français en Belgique. Deux axes principaux ont été rappelés en faveur de cet objectif : le conventionnement des départements et l'intensification des inspections communes .
|
Proposition n° 10 : poursuivre l'effort entamé de régularité de réunion de la commission mixte pour le suivi de l'accord-cadre franco-wallon. |
(2) À plus long terme : prendre en compte la question de la scolarisation
Selon la DGCS, 2 850 enfants handicapés français sont scolarisés dans l'enseignement spécialisé belge créé dans les années 1970. La moitié d'entre eux relève des 25 établissements conventionnés par l'ARS des Hauts-de-France. En Wallonie, le secteur de la scolarisation ne relève pas de la compétence de l'agence chargée des personnes handicapées mais du gouvernement de la fédération Wallonie-Bruxelles. Le coût pour les familles est nul puisque le gouvernement fédéral prend en charge la totalité de l'enseignement spécialisé. Les Français représenteraient ainsi 8% des élèves scolarisés en Belgique alors qu'aucun fonds français n'est versé à la fédération qui y consacre 42 millions d'euros, soit 15 000 euros par enfant chaque année pour 2 800 enfants.
La question de la scolarisation n'est pas sans susciter certaines craintes et perplexités tant du côté français que du côté wallon. Certains représentants associatifs français craignent en effet que la limitation de l'accord-cadre franco-wallon à la question de la prise en charge médico-sociale ne conduise à la déscolarisation de certains enfants en âge d'obligation scolaire sans pouvoir de contrôle de la part des autorités françaises.
Il a par ailleurs été indiqué à vos rapporteurs que les enfants hébergés dans des établissements conventionnés n'ont pas accès aux interventions paramédicales fournies par l'école spécialisée, sauf dérogation exceptionnelle. Enfin, la somme importante consacrée par les autorités wallonnes à la scolarisation de ressortissants français suscite des interrogations côté wallon dans un contexte budgétaire particulièrement contraint.
Compte tenu de ces éléments, vos rapporteurs estiment nécessaire de s'interroger sur l'opportunité et la possibilité d'envisager un approfondissement de l'accord-cadre franco-wallon par l'intégration de la question de l'accès des ressortissants français à l'enseignement wallon .
Cela supposerait en effet de revoir le périmètre de cet accord puisque les enfants en scolarisation spécialisée et ceux accueillis dans un établissement relevant de l'Aviq constituent deux groupes qui ne se recouvrent pas entièrement. Cette extension du périmètre de l'accord-cadre pourrait être discutée lors de la prochaine réunion de la commission mixte paritaire.
|
Proposition n° 11 : envisager, à plus long terme la possibilité d'élargir l'accord-cadre franco-wallon à la question de la scolarisation des enfants handicapés français en Belgique. |
B. PLAN D'ACCOMPAGNEMENT GLOBAL ET FONDS D'AMORÇAGE : DES RÉPONSES À L'ENVERGURE INCERTAINE
Une instruction du 22 janvier 2016 20 ( * ) énumère les trois principaux moyens conçus par le Gouvernement pour lutter contre les départs non souhaités vers la Belgique : outre l'accord franco-wallon précédemment mentionné, s'y trouvent, au niveau national, le dispositif permanent d'orientation, dont le plan d'accompagnement global constitue l'élément phare, et le lancement d'un fonds d'amorçage.
1. Le plan d'accompagnement global : vers une coresponsabilité des acteurs autour du projet de la personne
a) Bilan de la mise en oeuvre de la circulaire relative aux situations critiques
(1) Un dispositif de réponse gradué pour la recherche de solutions pour des situations très complexes
Le problème posé par les ruptures de parcours débouchant sur un départ en Belgique a nécessité que soient identifiées et prises en comptes les « situations critiques », qui se reconnaissent au cumul de deux caractéristiques : la complexité de la prise en charge (qui est à l'origine de retours en famille non souhaités, d'exclusions ou de refus d'établissement) et la nécessité de préserver l'intégrité et de la sécurité de la personne et/ou de sa famille.
Une circulaire du 22 novembre 2013 21 ( * ) a tenté de bâtir, par une mobilisation de tous les acteurs, une réponse à ces situations. L'organisation du dispositif a été conçue par échelon, selon un principe de subsidiarité . Au niveau départemental, les MDPH mettent en place une commission « situations critiques », chargées de l'appréciation des dossiers et de la recherche en urgence d'une solution de prise en charge adaptée, avec saisine de l'ARS pour les cas non résolus ; au niveau régional, les ARS désignent un référent doté des mêmes missions, avec saisine de la CNSA pour les cas non résolus ; au niveau national, la CNSA se dote une mission d'appui opérationnel pour les situations critiques dont elle a à connaître. À chaque échelon, l'instance compétente met tout en oeuvre, dans le rayon de son intervention, pour prévenir ou limiter la rupture.
Les chiffres collectés fin 2015 ont permis de recenser les caractéristiques récurrentes des situations critiques. Il s'agit de personnes majoritairement de sexe masculin, âgées de moins de 20 ans, présentant des « comportements-problèmes » et dont le handicap est souvent lié à des troubles du spectre de l'autisme.
(2) De réels progrès dans le travail collectif mais un dispositif qui reste dépendant de la bonne volonté des acteurs
Une enquête menée par la CNSA montre que la très grande majorité des acteurs des trois niveaux a effectivement mis en place les instances prévues par la circulaire, qui ont donné lieu à une véritable dynamique partenariale (MDPH, ARS, conseils départementaux, Éducation nationale, représentants associatifs...). En 2015, sur les 1 054 situations critiques recensées par la CNSA, 21 seulement ont été traitées par un départ en Belgique. Les solutions sont à près de 85 % trouvées au premier stade de l'intervention, au niveau du département, ce qui montre qu'une solution de proximité est souvent atteinte. De façon générale, le bilan de la circulaire « situations critiques » montre que la résolution des situations proches de la rupture dépend très souvent d'une anticipation suffisante de leur dégradation, ce qu'a permis l'organisation de la concertation entre acteurs .
Plusieurs difficultés n'en subsistent pas moins. Si le dialogue est aisé entre administrations (ARS, conseils départementaux, MDPH) et avec les établissements, le travail partenarial est plus difficile avec d'autres acteurs, pourtant très concernés par les situations critiques et les ruptures de parcours. C'est notamment le cas du secteur sanitaire et de la psychiatrie, ainsi que de l'aide sociale à l'enfance (Ase). La construction de solutions les impliquant s'avère souvent complexe.
De plus, le succès du dispositif dépend très largement de la bonne volonté des acteurs à travailler ensemble. La circulaire ne fait mention d'aucun moyen ou financement complémentaire, alors que la réponse aux ruptures de parcours nécessite souvent une mobilisation importante des acteurs, tant institutionnels que d'accueil. Entre 2014 et 2015, il aura fallu que les ARS débloquent 5,5 millions d'euros de crédits non reconductibles 22 ( * ) et que les départements interviennent par des renforts de PCH.
b) Le plan d'accompagnement global
Le plan d'accompagnement global s'inscrit dans la continuité des recommandations formulées par le rapport Piveteau. Afin de lutter contre les ruptures de parcours, la ministre des affaires sociales et de la santé et la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion, ont lancé la méthode « réponse accompagnée pour tous », qui comporte une innovation en matière d'orientation de la personne handicapée : le dispositif d'orientation permanent (Dop).
(1) Le dispositif
(a) Plusieurs nouveautés permettant des avancées réelles
Le Dop définit une méthodologie nouvelle à destination des MDPH en matière d'orientation. Il vise à substituer au système actuel de la décision unique d'orientation prononcée par la CDAPH un système d'orientation double fondée sur le protocole suivant. Sur demande expresse de la personne, ou au moins avec son accord préalable, l'équipe pluridisciplinaire d'évaluation (EPE) de la MDPH composera une proposition d'orientation qui, contrairement à aujourd'hui, n'intègrera pas les contraintes de l'offre disponible. Il s'agira d'une solution « idéale », répondant parfaitement aux besoins identifiés de la personne. Ce n'est qu'une fois cette solution définie que se posera la question de sa réalisation ; si cette dernière n'est pas possible, l'EPE proposera à la personne un plan d'accompagnement global (Pag).
Ce Pag consistera en une réponse individualisée, construite en partenariat avec la personne. S'inspirant de l'expérience fructueuse de la circulaire « situations critiques », elle devra impliquer tous les acteurs du territoire concernés par la situation et potentiellement porteurs de solution (établissements et services médico-sociaux, secteur sanitaire, Éducation nationale, professionnels du logement...).
Contrairement à l'état antérieur du droit, ces réunions pourront être obligatoires , puisque l'EPE aura la faculté de demander la convocation de tous au sein d'un groupe opérationnel de synthèse (GOS). Leur participation et leur dialogue permettront de pointer les obstacles et les dérogations nécessaires que ne révélait pas l'ancienne procédure de décision unique.
De façon générale, le Pag se présentera dans la plupart des cas comme une solution modulaire et composite , avec construction d'un emploi du temps et désignation de tous les services et établissements qui participeront à la prise en charge.
Schéma d'élaboration et contenu du plan d'accompagnement global (Pag)
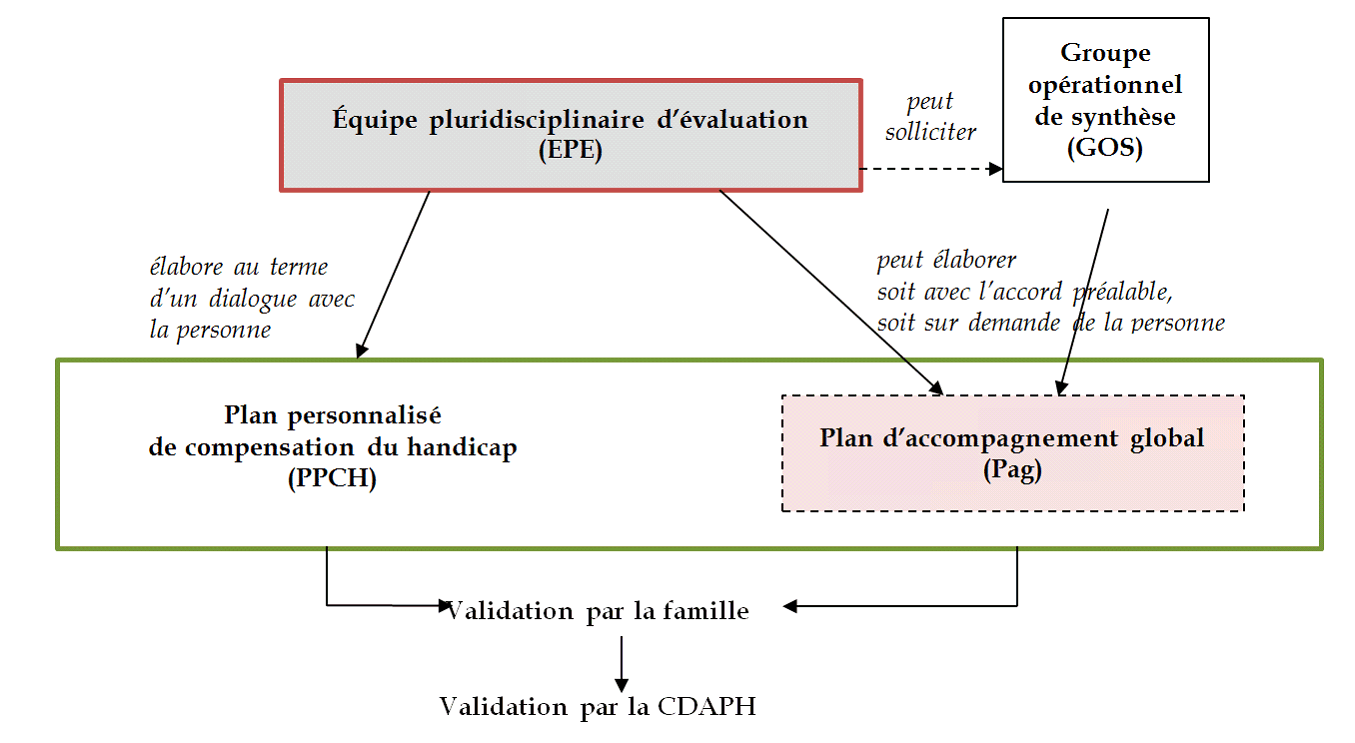
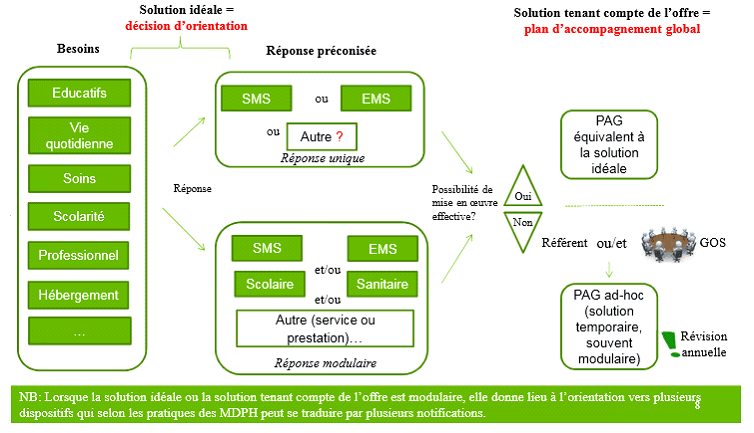
Source : CNSA
Le premier avantage du Pag concerne la place redéfinie que doivent occuper les établissements ou services médico-sociaux dans la mise en oeuvre du Dop, en ce qu'ils participent au GOS sur convocation du directeur de la MDPH, s'engagent, le cas échéant, à accompagner la personne et sont identifiés nominativement dans le plan d'accompagnement global et doivent motiver, le cas échéant, les refus d'admission. Il reviendra donc aux autorités de tarification et de contrôle, à l'occasion de la conclusion des contrats pluriannuels d'objectifs et de moyens (Cpom) avec les établissements, d'apporter une attention particulière au respect de ces obligations.
Le principe de la double orientation est également une avancée. En déconnectant la première évaluation des besoins de l'offre disponible, on évitera tout biais dans l'appréciation de la situation de la personne et on parviendra à mieux cerner les exigences de sa prise en charge.
La participation active et l'accord de la personne handicapée ou, à défaut, de sa famille constituent un autre avantage. Le Pag ne peut être enclenché que sur demande expresse de cette dernière ou après recueil de son avis préalable ; il ne peut s'appliquer qu'avec son accord.
Enfin, la création du GOS est un apport déterminant . Alors que les décisions d'orientation précédemment prises par la CDAPH n'incluaient pas toujours l'avis de professionnels ou de représentants d'établissements, la participation du GOS permettra de construire une solution qui prendra en compte des points de vue plus nombreux et qui s'en trouvera plus adaptée.
(b) Un calendrier permettant un déploiement progressif
Le Pag est en cours de déploiement dans 23 départements pionniers 23 ( * ) , avec l'appui pour chacun d'eux d'un prestataire sélectionné par la CNSA. Celui-ci, doté d'une mission de synthèse pour le compte de l'équipe-projet nationale, permettra de prendre connaissance des pratiques territoriales et de piloter les grandes orientations lors de la nationalisation de la démarche.
Trois phases sont prévues dans le déploiement du Pag :
• le cadrage et l'élaboration des outils du projet et de l'appui aux départements pionniers (phase réalisée en fin d'année 2015) ;
• l'animation nationale et l'appui individualisé, qui permettent de constater qu'au mois de mars 2016, les sites pionniers ont tous mis en oeuvre la gouvernance territoriale nécessaire à la mise en oeuvre du Dop, en partenariat avec l'ensemble des institutions concernées, et ont ciblé leur public prioritaire (en général, les situations critiques, les 16-25 ans, les amendements Creton) ;
• l'élaboration d'un bilan analytique des difficultés des territoires et des besoins d'appui particuliers qu'il en ressort, qui permettra la diffusion d'un rapport analytique national et d'un guide d'appui méthodologique.
L'ensemble de cet accompagnement au déploiement devrait s'achever courant 2017.
|
Le retour d'expérience de trois MDPH pionnières Pas-de-Calais . La MDPH avait dès 2008 mené un important travail d'anticipation du dispositif permanent d'orientation. Ce sont plus de 700 réponses individuelles qui ont été apportées depuis cette date, s'appuyant sur les investissements du conseil départemental en services modulaires (Samsah, SAVS). La MDPH déplore que le dispositif d'orientation permanent ne comprenne pas la prise en charge psychiatrique , qui ne participe pas aux GOS et qui définit ses critères d'admission et de refus en complète indépendance. Haut-Rhin . La MDPH a conçu un plan de gouvernance locale de « réponse accompagnée pour tous » autour de trois chantiers. Le premier se concentre sur l'organisation des GOS et sur l'évolution du partenariat entre la MDPH et les établissements. Le second tente de réaliser la gestion dynamique des listes d'attente des établissements par le déploiement d'un logiciel maison baptisé « Via Trajectoire PH », mutualisé avec le Bas-Rhin, qui anticipe le système d'information intégré des MDPH 24 ( * ) . Le troisième chantier porte sur la fluidifications des entrées et des sorties d'IME avec expérimentation d'une fonction « gestion de cas ». Seine-et-Marne . La MDPH estime que l'identification des besoins ne pose pas de problème mais que les blocages principaux se trouvent au niveau des réponses. Ils sont surtout liés au manque de coopération entre établissements . Lorsque la réponse suppose plusieurs établissements ou services, il revient à la MDPH de les mettre en relation et de « rassurer » chaque responsable d'établissement qui craint que la situation ne finisse par lui échoir. De plus, le parcours « partagé » entre plusieurs entités entraîne souvent des problèmes en matière de tarification. |
(2) Les problèmes posés
(a) L'engorgement des MDPH
La mise en oeuvre du Pag présente selon certains directeurs de MDPH un risque élevé de saturation . D'abord en raison de la très grande ouverture du dispositif : l'élaboration de la solution « idéale » et de la solution modulaire ne comprend aucune balise et doit couvrir l'ensemble de l'offre départementale, ce qui suppose un très important travail de recensement.
Ensuite, le Pag est accessible à toute personne désireuse d'en faire la demande, sans distinction de handicap. Or, compte tenu des contraintes de places très répandues, il paraît logique que la personne handicapée, plutôt que de s'inscrire sur la liste d'attente d'un établissement, préférera, même en second choix, se voir prescrire une solution modulaire à laquelle le Pag lui donne droit.
L'universalité du Pag fait suite à l'une des recommandations du rapport Piveteau, qui redoutait qu'en réservant aux situations critiques l'élaboration d'une réponse accompagnée, on passe à côté d'une réforme en profondeur de la prise en charge. Vos rapporteurs tiennent à nuancer cette idée : parce que les failles apparaissent surtout dans le cas des situations critiques, il leur semble que le système doive recevoir une amélioration les concernant avant tout . De plus, une réforme d'une telle ampleur se heurterait au simple principe de réalité. En raison de l'universalité du Pag, le travail des MDPH risque ainsi d'être soumis à des pressions multipliées. La MDPH de Paris pointe qu'elle a eu à traiter en 2015 près de 42 000 demandes de solutions modulaires, soit plus de 1 000 dossiers par semaine, chiffre que la mise en oeuvre du Pag ne manquera pas d'augmenter. Ces chiffres sont difficilement généralisables à l'ensemble du territoire, le risque de saturation reste encore à objectiver.
Pour répondre à ce problème, plusieurs options sont possibles. La première serait de donner à la MDPH la possibilité de réguler le flux de demande de Pag , sous le contrôle du juge. La seconde consisterait à atténuer l'universalité du Pag et à prioriser son élaboration à destination des « situations critiques ». Cette solution parait d'autant plus logique que le GOS s'inspire très directement des anciennes commissions « situations critiques ». Elle irait d'ailleurs dans le sens des propos de la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion qui indiquait, lors de la discussion du dispositif au Sénat, que « le plan d'accompagnement global n'a pas vocation à se généraliser mais à répondre à des situations particulières 25 ( * ) ».
|
Proposition n° 12 : prioriser les Pag sur les cas de situations complexes. |
(b) Le danger de solutions modulaires inadaptées
Dans la mesure où il est élaboré en cas d'indisponibilité ou d'inadaptation des réponses connues et/ou en cas de complexité de la réponse à apporter, ou de risque ou de constat de rupture du parcours de la personne, le Pag peut contribuer à apporter une solution. Néanmoins, de nombreuses situations ne peuvent être résolues par la proposition d'une solution modulaire et il faudra être attentif à ce que des Pag ne se substituent pas aux besoins réels d'admission en établissement ou de prise en charge continue.
De plus, le Pag est parfois dénoncé comme donnant aux MDPH la possibilité d'orienter les personnes handicapées non plus en fonction de leurs besoins, mais en fonction des capacités d'accueil restées disponibles. Pour les publics plus particuliers des personnes atteintes d'autisme ou de polyhandicap, pour lesquels les solutions modulaires ne sont pas adaptées, le Pag ne constitue pas une avancée suffisante .
(c) Le rôle de la MDPH en cas de refus du Pag : une demande de clarification
L'instruction du 22 janvier 2016 prévoit qu'après élaboration du Pag, si la personne maintient son projet de partir en Belgique, la sécurité sociale pourra interrompre le financement de la prise en charge 26 ( * ) . La personne, une fois son choix fait et sa décision transmise à l'assurance maladie, devra en informer la MDPH.
Le rôle de cette dernière paraît à cet égard ambigu. Les responsables de MDPH s'inquiètent en effet de l'appréciation que la MDPH sera conduite à porter, sur demande de l'assurance maladie, sur la décision finale de la personne. Or, la MDPH ne peut, sans conflit d'intérêt, participer activement à la conception du Pag et donner un avis objectif sur les motivations de la personne en cas de refus. Par ailleurs, cela entrerait en contradiction avec la nouvelle philosophie du Pag, qui met l'accord de la personne au coeur de sa conception.
|
Proposition n° 13 : clarifier par voie de circulaire les responsabilités incombant respectivement aux MDPH et aux caisses d'assurance maladie en cas de refus par la personne handicapée ou sa famille du Pag qui lui est proposé. |
2. Le fonds d'amorçage : des moyens limités, un ciblage à préciser
Le 8 octobre 2015, Marisol Touraine, ministre des affaires sociales et de la santé et Ségolène Neuville, secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion annoncent l'engagement dès 2016 d'une enveloppe budgétaire de 15 millions d'euros spécialement dédiée aux solutions d'urgence permettant d'empêcher un départ contraint en Belgique. Trois solutions sont privilégiées : les interventions directes de professionnels spécialisés au domicile, les renforts de personnels dans les établissements de proximité et les créations de place sur mesure.
a) La question des moyens : une force de frappe insuffisante
Même s'il constitue une initiative gouvernementale inédite que vos rapporteurs ne manquent pas de saluer et de soutenir, ce fonds d'amorçage de 15 millions d'euros pose plusieurs problèmes. Le premier est relatif à son montant, insuffisant sur l'exercice 2015 malgré la garantie formulée par les ministres de son caractère renouvelable . Compte tenu des disparités territoriales en matière foncière, il est impossible de donner une estimation moyenne fiable du « coût de la place », mais la plupart des responsables associatifs rencontrés par vos rapporteurs évaluent à entre 350 et 400 le nombre de places qu'une telle somme pourrait permettre d'ouvrir. Le fonds d'amorçage rencontre déjà un certain succès (notamment l'ouverture de 15 places d'internat pour jeunes atteints d'autisme à Chenières, en Meurthe-et-Moselle).
De là, découle un autre problème, qui concerne son périmètre. Ce fonds a été conçu à Ondam médico-social constant . Il ne correspond pas à l'ouverture de nouveaux crédits, mais au redéploiement de crédits existants, en l'occurrence les crédits versés chaque année par l'assurance maladie aux établissements belges conventionnés accueillant des adultes (le secteur enfants faisant l'objet d'une enveloppe fermée). Ce montant est passé entre 2014 et 2015 de 82 à 102 millions d'euros environ 27 ( * ) , soit une augmentation de 20 millions. Dans l'esprit du Gouvernement, ces dépenses d'assurance maladie, dont le rythme d'augmentation est lié aux flux de départs, seront désormais consacrées à la recherche de solutions sur le territoire national et l'abondement du fonds d'amorçage sera automatiquement permis par l'arrêt des départs. Il s'agirait d'une simple réorientation des crédits de l'étranger vers le national.
L'idée néglige une donnée majeure : la prise en charge des adultes handicapés n'est que partiellement assurée par l'assurance maladie, qui la cofinance aux côtés des départements.
Réorienter sans les augmenter les crédits de l'Ondam médico-social ne suffira donc pas si les départements poursuivent de leur côté le financement de la prise en charge en Belgique . Or, il est à craindre que ces derniers, ne bénéficiant d'aucun financement supplémentaire pour réévaluer la PCH, n'opèrent aucune inflexion en la matière.
Dans la même logique, vos rapporteurs soulignent que le fonds d'amorçage, pour méritoire qu'il soit, ne pourra totalement ou partiellement impacter que les personnes relevant d'un financement de l'assurance maladie. Certains départs en Belgique donnent en effet lieu à un financement exclusif des départements, sur lesquels le déploiement du fonds n'aura donc pas d'impact. Ainsi, assurer la pérennité du fonds d'amorçage à l'aide des crédits dégagés par le tarissement du flux de départs risque fort d'être compromis .
|
Proposition n° 14 : réfléchir à la poursuite de l'effort financier sur l'Ondam médico-social en complément d'une réévaluation de la PCH. |
Enfin, le fonds d'amorçage ne semble pas s'inscrire dans une logique de fongibilité des Ondam , ce qui pose une difficulté importante. Les 15 millions d'euros ne concernent en effet que l'Ondam médico-social, donc la prise en charge par les établissements ou services médico-sociaux. Ils ne permettront pas de financer les dispositifs visant à pallier les carences de nature sanitaire, notamment en structure psychiatrique, qui sont pourtant très fréquentes dans les ruptures de parcours préalables aux départs en Belgique. Le fonds d'amorçage laisse ainsi de côté un pan important du domaine d'intervention pour lequel il a été conçu.
Vos rapporteurs, attachés au principe de fongibilité des Ondam, dans les faits très peu appliqué 28 ( * ) , regrettent que l'occasion présentée par le fonds d'amorçage n'ait pas été saisie.
|
Proposition n° 15 : prolonger l'effort financier déjà réalisé à travers une contribution de l'Ondam « soins de ville » et de l'Ondam « psychiatrie » . |
b) La question du ciblage
Les modalités d'utilisation des crédits du fonds d'amorçage sont détaillées à l'annexe 9 de la circulaire budgétaire du 22 avril 2016 29 ( * ) et obéissent aux principes suivants. Le versement des 15 millions se fera en deux tranches, la première de 10 millions et la seconde de 5. Alors que la première tranche sera versée en fonction de critères préétablis, la seconde sera ventilée en fonction des conclusions rendues par la mission d'appui de l'Igas déléguée par le ministère des affaires sociales et de la santé.
Les 10 premiers millions d'euros seront répartis entre ARS en fonction de trois critères pondérés : le nombre d'handicapés accueillis en Belgique pour 50 %, le taux d'équipement pour 40 %, le nombre de personnes relevant de l'amendement Creton (qui traduit bien la tension sur l'offre) pour 10 %. On constate donc une ventilation des deux premiers tiers du fonds d'amorçage majoritairement fonction du nombre de personnes concernées par les départs en Belgique .
Tableau de répartition des crédits de la première tranche du fonds d'amorçage
|
Régions |
Répartition des crédits |
|
Alsace-Champagne-Ardennes-Lorraine |
900 000 |
|
Aquitaine-Limousin-Poitou-Charentes |
500 000 |
|
Auvergne-Rhône-Alpes |
600 000 |
|
Bourgogne-Franche-Comté |
300 000 |
|
Bretagne |
250 000 |
|
Centre-Val-de-Loire |
350 000 |
|
Corse |
100 000 |
|
Guadeloupe |
0 |
|
Guyane |
200 000 |
|
Ile-de-France |
2 000 000 |
|
Languedoc-Roussillon-Midi-Pyrénées |
550 000 |
|
Martinique |
0 |
|
Hauts-de-France |
3 000 000 |
|
Normandie |
350 000 |
|
Océan indien |
200 000 |
|
Pays-de-la-Loire |
250 000 |
|
Provence-Alpes-Côte d'Azur |
450 000 |
|
Total général |
10 000 000 |
Source : CNSA.
Ces critères partent de l'idée que chaque départ en Belgique est un départ contraint, en occultant la logique de proximité ou d'affinité qui a pu présider à certaines décisions. Près du tiers de la première tranche du fonds d'amorçage est ainsi dédié à la région Hauts-de-France, en raison d'une forte prépondérance des départs, sans tenir compte du fait que certains ressortissants de la région optent pour une prise en charge à l'étranger parfois à l'issue d'un simple arbitrage de distance.
Vos rapporteurs auraient souhaité que les critères de ventilation intègrent un facteur neutralisant les départs ayant eu lieu en raison d'une proximité géographique.
|
Proposition n° 16 : envisager l'intégration, dans les critères de ventilation du fonds d'amorçage, d'un facteur tenant compte de l'éloignement géographique de la Belgique afin de tenir compte des logiques de « bassins de vie ». |
Enfin, aucune des deux circulaires du 22 janvier 2016 et du 22 avril 2016 ne mentionne le contrôle qui sera fait de l'usage de ce fonds d'amorçage. À partir du moment où ce dernier vise spécialement les personnes menacées par un départ en Belgique (qui correspondent dans la plupart des cas au profil des situations critiques), les crédits dégagés doivent servir à financer des places ou des services répondant à ces besoins spécifiques (notamment ceux des personnes atteintes d'autisme). Hormis la mission de l'Igas, aucun dispositif précis n'est prévu pour vérifier cette correcte affectation des crédits par les ARS.
|
Proposition n° 17 : intégrer un dispositif de contrôle sur l'usage fait des crédits du fonds d'amorçage, afin de vérifier que ces derniers servent bien à la prévention des départs en Belgique. |
III. LIMITER LES DÉPARTS PAR UNE ADAPTATION DE L'OFFRE SUR LE TERRITOIRE NATIONAL ET UNE MEILLEURE GESTION DES DEMANDES DE PRISE EN CHARGE
Bien que le cadre de la mission conduise à prioritairement s'interroger sur le phénomène de prise en charge de personnes handicapées à l'étranger, il est apparu à la mission que ce dernier était indissociable d'une étude des perspectives d'amélioration de l'offre médico-sociale en France. L'attention qui doit être portée aux conditions d'accueil de personnes handicapées en Belgique ne doit pas se faire au détriment d'une interrogation des pratiques nationales, tant concernant l'amélioration de la continuité des parcours que la nécessaire recomposition de l'offre. De plus, la prégnance dans les départs non souhaités de profils présentant des troubles du spectre autistique (TSA) appelle une analyse particulière.
A. UNE LOGIQUE DE PARCOURS PERFECTIBLE
Améliorer la logique de parcours de la personne handicapée s'inscrit dans une évolution qualitative de notre offre. Le recours à des solutions en Belgique, lorsqu'elles ne sont pas choisies, est souvent consécutif à des parcours présentant des ruptures, des changements fréquents et parfois inadéquats d'établissements et de prise en charge, des périodes plus ou moins longues d'absence totale de suivi. Le phénomène touche essentiellement des adultes de profil Mas, qui sont la population la plus concernée par les prises en charge en Belgique.
Un des objectifs visés par vos rapporteurs, dans la droite ligne du rapport Piveteau, est d'assurer au parcours de la personne handicapée deux qualités qui lui sont essentielles : continuité et adéquation. Cet objectif nécessite de se pencher sur ses deux étapes principales, l'orientation et l'admission.
1. Permettre aux différents acteurs d'acquérir une meilleure connaissance de leur environnement pour limiter les ruptures évitables
a) Améliorer la connaissance de l'offre disponible en temps réel
(1) Le problème : inégalité territoriale et asymétrie d'informations
(a) L'inégalité territoriale
Une fois l'orientation émise par la MDPH, l'usager peut se trouver confronté à deux problèmes différents.
Le premier est lié au maillage territorial de l'offre médico-sociale , qui peut refléter certaines inégalités. Le phénomène concerne moins les établissements pour enfants 30 ( * ) et les Mas, dont le financement intégralement assumé par l'assurance maladie via l'objectif global de dépenses (OGD) assure une couverture relativement homogène sur l'ensemble du territoire, que les établissements pour adultes type foyer de vie, foyer d'hébergement ou Fam qui dépendent soit totalement soit partiellement d'un financement départemental. Une orientation de type Fam, dont le profil révèle une prise en charge d'un degré comparable à une orientation en Mas, est beaucoup plus exposée aux disparités financières entre départements.
(b) La méconnaissance des taux d'occupation
Le deuxième problème est lié à l'asymétrie d'informations qui sépare le demandeur (la personne handicapée dont l'orientation a été prononcée) et l'offreur (l'établissement médico-social). Il n'est en effet pas possible au premier de formuler un choix sur la base d'une information complète, ou du moins suffisante. Le portail Finess 31 ( * ) (Fichier national des établissements sanitaires et sociaux), géré par le ministère des affaires sociales et alimenté par les ARS, propose un catalogue exhaustif des structures disponibles par commune, mais présente pour l'usager deux écueils d'importance : d'une part, sa nomenclature ne correspond pas toujours à la terminologie des orientations MDPH, compliquant alors pour l'usager la tâche de sélection, et d'autre part il ne fournit que la capacité d'accueil totale et non le nombre de places disponibles en temps réel. De plus, l'information fournie se limite au nombre de places disponibles, mais ne comprend pas de ventilation par type de pathologie et ne décrit pas les différentes prestations proposées . A l'heure actuelle, il n'existe aucun moyen de connaître l'offre de manière fine.
Il n'est donc pas possible à l'usager de connaître le taux d'occupation effectif d'un établissement médico-social susceptible de le prendre en charge. Alors que la loi relative à l'adaptation de la société au vieillissement 32 ( * ) a modifié l'article L. 241-6 du CASF disposant que « la décision [d'orientation] de la CDAPH [...] s'impose à tout établissement ou service dans la limite de la spécialité au titre de laquelle il a été autorisé ou agréé », l'absence d'obligation faite aux directeurs d'établissements de fournir un taux d'occupation réel peut rendre inopérante cette disposition et empêcher les usagers de se saisir de leur droit.
En effet, le défaut de places est une motivation suffisante à un refus d'admission, ce que la jurisprudence a longtemps admis 33 ( * ) , et ne peut se vérifier que lors d'une évaluation externe.
L'affaire Amélie Locquet a donné une portée médiatique importante au problème de l'occupation réelle des établissements. La rupture de parcours que subissait cette jeune femme atteinte de polyhandicap s'expliquait en partie par le refus d'admission de plusieurs établissements, motivé soit par l'inadaptation de l'établissement au profil d'Amélie Locquet, soit par l'insuffisance de places. En l'état actuel du droit, l'obligation de moyens rappelée par les tribunaux à l'égard des personnes handicapées ne pèse que sur la personne publique 34 ( * ) , et non sur les établissements, alors même que la plupart d'entre eux sont entièrement financés par des fonds publics. La décision judiciaire rendue à l'occasion de cette affaire fait état d'une éventuelle injonction de l'autorité de tarification et de contrôle à l'égard de l'établissement, mais la conditionne à « l'aptitude » de ce dernier à recevoir la personne 35 ( * ) , ce qu'il est précisément difficile actuellement de vérifier.
S'il paraît normal que l'établissement n'ait pas l'obligation de communiquer à l'usager les chiffres de son activité, il est en revanche moins légitime que cette obligation, en l'état actuel du droit, ne figure à l'égard des autorités de tarification et de contrôle (ATC) ni dans la loi, ni dans les contrats pluriannuels d'objectifs et de moyens (Cpom). Ainsi, même si l'article L. 241-6 du CASF prévoit que les décisions de la CDPAH « font l'objet d'une révision périodique », il ne semble possible ni aux MDPH, ni aux ARS d'en assurer le respect sans connaissance des taux d'occupation.
Deux conséquences de cette opacité des taux d'occupation sont à déplorer. En premier lieu, plusieurs établissements présentent des taux d'occupation insuffisants , alors qu'augmentent les listes d'attente de personnes handicapées sans solution. Leur mode de financement, qui prend la forme d'une dotation globale annuelle négociée ex ante , les incite peu à remédier à ces situations de « sous-effectifs » 36 ( * ) .
A l'appui de cela, le ministère des affaires sociales et de la santé confirme que, si les établissements pour enfants affichent des taux d'occupation proches de 100 % 37 ( * ) , les Mas et les Fam sont bien souvent loin de la saturation . En Ile-de-France en 2013, les taux d'occupation de ces structures s'élevaient en moyenne à respectivement 87 % et 77 %. Bien que ces taux, consolidés ex post , semblent indiquer qu'il existe probablement des places disponibles non pourvues, il doit néanmoins être signalé qu'elles ne correspondaient peut-être pas toutes au type et à l'importance des handicaps pour lesquels des solutions sont recherchées.
La seconde conséquence, relevée par plusieurs responsables associatifs, sans doute peu fréquente, serait une tendance à la distinction des profils par certains établissements, qui souhaiteraient maximiser leur prise en charge des cas les moins difficiles, dans une volonté de protéger leurs équipes.
(2) Une solution : une offre plus transparente dans le contexte d'élaboration d'un répertoire opérationnel de ressources
Les réformes à apporter à l'offre médico-sociale pour la rendre plus transparente et accessible à l'usager sont indissociables du projet « services et établissements : réforme pour une adéquation des financements aux parcours des personnes handicapées » (Serafin-PH), mené dans le cadre général de la réforme tarifaire et qui inclut l'élaboration d'un répertoire opérationnel de ressources (Ror) du secteur médico-social.
|
Le projet Serafin-PH et le répertoire opérationnel de ressources Inspiré des préconisations du rapport de Laurent Vachey et d'Agnès Jeannet (2012) relatives à la nécessaire réforme de la tarification des établissements accueillant des personnes âgées ou handicapées, le chantier Serafin-PH est lancé le 26 novembre 2014 par Mme Ségolène Neuville, secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion. Piloté par le ministère des affaires sociales et de la santé, qui en assure la direction stratégique, il fait néanmoins l'objet d'une démarche largement partenariale, qui associe la CNSA, les ARS et l'ensemble des acteurs institutionnels et associatifs du handicap. Le but visé par le projet Serafin-PH est de bâtir une alternative au modèle de la convergence tarifaire des établissements médico-sociaux. Il ne s'agirait plus de négocier, avec l'autorité de tarification et de contrôle, une dotation globale annuelle en amont d'un exercice budgétaire (et donc sans connaissance des entrées et sorties de l'année à venir). Un nouveau dispositif d'allocation de ressources aux établissements permettrait une allocation mieux corrélée entre les besoins et les prestations fournies par les établissements. Il s'agit de dépasser l'idée que le financement d'un établissement ne doive être dépendant que du nombre de places offertes, ce que suppose la dotation globale, et de proposer un financement fondé sur une logique de prestations . Une condition de l'existence de ce financement par prestations est l'élaboration d'une nomenclature exhaustive d'une part des besoins exprimés par les usagers potentiels et d'autre part des ressources fournies par les établissements. Ces ressources ne seront plus simplement exprimées en places disponibles, mais en actes et prestations disponibles, plus difficilement chiffrables mais plus proches des besoins à satisfaire. En renseignant cette nomenclature, les établissements nourriront donc un « répertoire opérationnel de ressources » (Ror), sur le modèle de ce qui existe pour l'offre sanitaire, qui apportera une connaissance bien plus fine et mobilisable de l'offre médico-sociale. Particulièrement suivie par la CNSA, la mise en oeuvre du Ror pourrait aboutir à l'horizon fin 2017. |
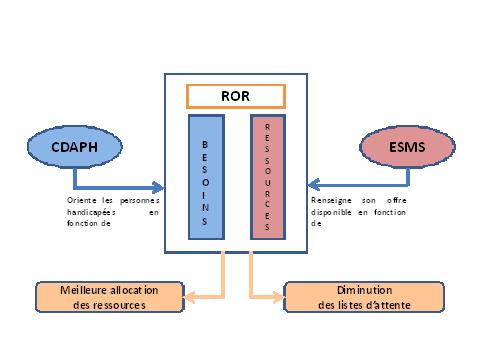
La dimension informationnelle du projet Serafin-PH, qui conduit les établissements à renseigner le Ror, doit prendre en compte plusieurs éléments déterminants. D'abord, il est nécessaire d'impulser auprès des établissements médico-sociaux une redéfinition de leurs nomenclatures internes et de leurs systèmes d'information particulier pour que ces derniers puissent correspondre avec le Ror. La logique partenariale que met en oeuvre le projet Serafin-PH associe les établissements aux négociations. La CNSA, les ARS et les associations d'établissements ont confirmé à vos rapporteurs que le déploiement du Ror rencontrait l'approbation des établissements et se ferait sans heurts.
Il leur paraît toutefois important que le flux d'information relatif à l'offre disponible fasse l'objet d'une définition législative et ne soit pas laissé au champ contractuel entre l'établissement et l'autorité de tarification et de contrôle. On pourrait ainsi envisager qu'annuellement, avant la définition de la dotation budgétaire , l'établissement ait l'obligation de faire remonter à l'ARS et/ou au conseil départemental deux informations : l'évaluation de son offre selon la nomenclature du Ror et, toujours exprimé en actes et en prestations, son taux de vacance. Ces informations seraient ensuite communiquées à la CNSA, à qui incomberait la mise à jour annuelle du Ror.
La CNSA pourrait ainsi se livrer à une comparaison annuelle de l'offre ainsi que des taux de vacance, établirait la dotation financière correspondante que l'ARS se chargerait par la suite de ventiler. Cette dernière pourrait également déclencher une procédure d'évaluation externe de l'établissement si les écarts entre deux années lui faisaient soupçonner une insincérité dans la déclaration. Ces échanges d'informations pourraient intervenir dans un délai de quelques mois, immédiatement consécutif à la publication de la circulaire budgétaire relative au financement des établissements médico-sociaux.
|
Proposition n° 18 : prévoir dans la loi l'inscription dans les Cpom de l'obligation pour chaque opérateur de renseigner le Ror sur les vacances de places. |
b) Prévenir les interruptions de parcours « arbitraires »
(1) Assurer le droit de l'usager en cas de fin d'accompagnement
Les ruptures de parcours qui font suite à des décisions de fin d'accompagnement de l'établissement concernent essentiellement des enfants ou des adolescents. Ces décisions, prises individuellement par le directeur de l'établissement, sont généralement le fait de deux phénomènes distincts : l'atteinte par l'usager de l'âge limite établi par l'agrément de l'établissement - problème dont il sera ultérieurement question lorsqu'on évoquera la recomposition de l'offre - ou la complexité du profil de la personne qui empêche l'établissement de poursuivre la prise en charge.
Dans les cas où la démarche de fin d'accompagnement est fondée, il demeure indispensable qu'elle soit entourée de délais suffisants pour permettre à la famille de l'anticiper .
La loi relative à l'adaptation de la société au vieillissement a permis une avancée notable concernant les personnes âgées en prévoyant un délai minimal de préavis en cas de rupture du contrat de séjour par le gestionnaire 38 ( * ) (dont la définition est prévue par un décret encore attendu) mais n'a pas étendu cette exigence de préavis aux établissements médico-sociaux accueillant des personnes handicapées 39 ( * ) .
|
Proposition n° 19 : étendre, par disposition législative, l'obligation d'un délai minimal de préavis en cas de rupture de l'accompagnement sur l'initiative du gestionnaire d'établissement. |
En outre, afin d'assurer la continuité de l'orientation en cas de départ d'un établissement, l'article D. 312-37 du CASF prévoit que le gestionnaire ne peut mettre fin à l'accompagnement de l'enfant ou de l'adolescent (dans le cas où il n'est pas prévu de réorientation) sans que la CDAPH en ait été avertie. Cependant, ce dispositif tel que décrit par le droit actuel, n'est assorti d'aucune sanction et plusieurs responsables associatifs assurent que les départs des enfants ou adolescents peuvent parfois se faire de façon rapide, sans que ni la CDAPH, ni l'ARS (dans le cas, fréquent, de situations complexes) n'ait eu le temps de trouver une autre solution.
|
Proposition n° 20 : faire respecter l'obligation pour tout établissement d'informer la CDAPH s'il met fin à l'accompagnement d'une personne handicapée sans que celle-ci n'ait de projet de réorientation. |
(2) Prévenir les interruptions de parcours liées au « droit de retrait » du personnel par une mutualisation des moyens entre établissements
Les fins d'accompagnement décidées par les gestionnaires d'établissement sont souvent consécutives à des profils dont il n'est pas possible d'assurer à terme et de façon continue la prise en charge. Il s'agit dans la plupart des cas de comportements pouvant poser des difficultés de prise en charge pour lesquels le personnel de l'établissement pourrait revendiquer son « droit de retrait ».
|
Le droit de retrait des personnels d'établissements médico-sociaux 40 ( * ) Le droit de retrait est un droit individuel reconnu à tout salarié par le code du travail depuis 1982 41 ( * ) , qui lui permet de se retirer d'une situation de travail « dont [le salarié] a un motif raisonnable de penser qu'elle présente un danger grave et imminent pour sa vie ou pour sa santé ». Dans le cas de personnes travaillant dans des établissements médico-sociaux recevant des personnes handicapées aux comportements parfois violents, il paraît normal que le droit de retrait puisse légitimement et fréquemment s'exercer. Cette possibilité offerte aux personnels, définie dans le code du travail, ne trouverait à s'appliquer que lorsque le statut de l'établissement est de droit privé, comme c'est très majoritairement le cas, en raison de la forte emprise du secteur associatif. Elle est néanmoins également ouverte à tout travailleur social relevant de la fonction publique, par un décret publié la même année 42 ( * ) . Il n'en demeure pas moins qu' une des conditions d'exercice du droit de retrait en limite fortement l'effectivité . En effet, l'article L. 4123-1 du code du travail dispose que le droit de retrait ne peut être exercé « de telle manière qu'[il] ne puisse créer pour autrui une nouvelle situation de risque grave et imminent ». Or, le retrait d'un travailleur social chargé de la prise en charge d'une personne handicapée au comportement violent ne manquerait pas d'exposer cette personne, le reste des usagers ainsi que ses collègues à des risques de même nature. Les notions de non-assistance à personne en danger ou de non-assistance à personne en péril pourraient ainsi être opposées au travailleur social, et engager sa responsabilité. |
L'exercice difficile du droit de retrait des personnels d'établissements chargés de l'accueil de personnes handicapées et les incertitudes jurisprudentielles à son sujet ont pu conduire les directeurs d'établissement, dans le souci de protection de leur personnel, à privilégier l'option d'une distinction entre les profils à l'entrée . Facilitée par l'opacité relative des taux d'occupation 43 ( * ) , cette sélection présente l'avantage de protéger le personnel tant des comportements violents que des conséquences incertaines de leur retrait.
Ce problème complexe appelle de vos rapporteurs deux réflexions. La première concerne la sécurité juridique qui doit entourer le droit de retrait de tout travailleur social. Le comportement d'une personne handicapée, au prétexte de sa nature particulière ou involontaire, ne peut empêcher un travailleur social de se protéger d'un danger. La loi doit apporter à l'exercice du droit de retrait un contour mieux défini qui protège la responsabilité du travailleur social à l'égard de la personne dans les circonstances les plus graves.
La réponse à ce problème ne peut néanmoins être que de nature juridique. Les personnes auditionnées, tant responsables associatifs qu'ARS, ont insisté sur la nécessité de favoriser, à divers échelons locaux, une mise en réseau des établissements, afin de faciliter le transfert ponctuel des cas les plus compliqués et d'assurer au personnel un nécessaire temps de repos . Cette mise en réseau s'articulerait autour de la distinction « établissements experts » et « établissements non spécialisés », avec l'identification dans la première catégorie des établissements familiers des situations d'urgence. Cette classification pourra aisément se faire en fonction de la nouvelle nomenclature du Ror.
|
Proposition n° 21 : favoriser, par le biais de conventions pluripartites, la mise en réseau d'établissements pour la prise en charge partagée de personnes souffrant de handicaps complexes. |
c) Intégrer la logique de « bassin de vie » aux projets régionaux de santé des territoires frontaliers
Les auditions menées par vos rapporteurs dans le cadre des orientations prononcées par les CDAPH des territoires frontaliers ou voisins de la Belgique (Nord, Pas-de-Calais, Ardennes...) ont montré que ces dernières pouvaient intégrer des établissements belges non en raison de l'épuisement de l'offre locale, mais comme composante de l'offre locale. En effet, la proximité géographique 44 ( * ) peut parfois faire d'un établissement belge sis non loin de la frontière une solution plus commode et plus adaptée qu'un établissement français plus éloigné. Le choix fait par la famille de privilégier une prise en charge en Belgique dans ce cas-ci relèverait donc d'une démarche choisie et non subie.
La définition des schémas régionaux de l'offre sanitaire (SROS) et de l'offre médico-sociale (SROMS) s'appuie déjà sur des échelons territoriaux moins étanches que les échelons administratifs existants (zones de proximité).
L'article 158 de la loi de modernisation de notre système de santé 45 ( * ) approfondit la démarche en donnant la possibilité aux projets régionaux de santé (PRS), qui élaborent les SROS et les SROMS, d'intégrer l'offre des pays voisins, dans le cas des territoires frontaliers 46 ( * ) . De plus, cette intégration ne pouvant intervenir que « lorsqu'un accord cadre international le permet », on peut envisager d'en faire l'objet d'un avenant à l'accord franco-wallon déjà en vigueur.
Une difficulté pourrait alors être soulevée : selon le droit actuel, la prise en charge sanitaire ou médico-sociale d'un ressortissant français dans un établissement étranger ne peut se faire qu'à la double condition qu'elle pallie l'insuffisance de l'offre nationale et que l'assurance maladie y donne préalablement son accord. Intégrer l'offre médico-sociale belge de proximité dans les PRS reviendrait à la considérer en droit comme une composante de l'offre nationale et contournerait ainsi la première condition. La seconde condition, imposée par les normes européennes, ne peut être redéfinie par la loi. Pourrait par conséquent être envisagée, dans le cas des établissements belges qui figureraient au PRS, l'instauration d'une procédure d'autorisation préalable simplifiée par l'assurance maladie .
|
Proposition n° 22 : intégrer aux projets régionaux de santé des territoires frontaliers avec la Belgique, lors de leur renouvellement en 2017, les établissements wallons dont la situation géographique le justifie ; envisager dans ce cadre une procédure d'autorisation préalable simplifiée ; élaborer si nécessaire un avenant à l'accord franco-wallon pour mettre en oeuvre ce dispositif. |
2. Recentrer le dialogue de gestion de l'établissement autour de la personne accueillie
Le cadre dans lequel vos rapporteurs formuleront les propositions qui suivent est celui du dialogue de gestion qui s'opère entre l'établissement et l'autorité de tarification et de contrôle .
Bien que le principe général demeure la liberté de gestion, l'ATC dispose de trois leviers principaux pour impulser ou réorienter la politique de l'établissement :
- L'autorisation . Elle est indispensable à tout établissement médico-social pour l'exercice de sa mission. Elle est accordée pour une durée de quinze ans 47 ( * ) (contre cinq dans le secteur sanitaire). Pour certains responsables d'établissement, outre que la différence de traitement entre secteurs ne se justifie pas, la longueur du délai de renouvellement n'incite pas la structure à un pilotage dynamique de son activité. Pour les ARS, il ne paraît au contraire pas judicieux de la réduire, car elle n'est pas le meilleur moyen pour redéfinir le dialogue de gestion. De plus, l'article L. 313-8 du CASF habilite les ATC à refuser l'autorisation pour des raisons d'incompatibilité financière du projet, mais cette disposition est en pratique très peu utilisée.
- La dotation budgétaire . Il est en effet possible à l'ATC d'influer sur la gestion d'un établissement en modulant le niveau de la dotation globale annuelle ou celui du forfait de journée.
- Le contrat plurinannuel d'objectifs et de moyens (Cpom) . Il est renégociable tous les cinq ans, avec la possibilité d'y adjoindre des avenants. Parce qu'il permet la définition d'objectifs et de moyens dans une démarche contractualisée d'échange entre les acteurs, vos rapporteurs considèrent qu'il doit être l'instrument privilégié de la négociation du dialogue de gestion.
a) Le Cpom : instrument privilégié de régulation de la politique d'admission
(1) Un instrument à généraliser
Pendant de la réforme de la tarification des établissements, la généralisation des contrats pluriannuels d'objectifs et de moyens est un des objectifs figurant dans la loi de financement de la sécurité sociale (LFSS) pour 2016 48 ( * ) . Sa réalisation est prévue sous un délai de six ans .
La grande majorité des établissements médico-sociaux n'est aujourd'hui liée à l'ATC que par une convention annuelle établissant le niveau du prix de journée, avec établissement d'un budget prévisionnel et d'un compte administratif en début et fin d'exercice par la structure, sans considération particulière pour les prestations fournies. La signature d'un Cpom permet à l'ATC d'engager avec l'établissement un véritable dialogue de gestion et fait des aspects qualitatifs de l'offre un des éléments de la négociation du contrat. Sans qu'il ne se transforme en contrat léonin au profit de l'ATC, le Cpom a pour objectif d'accompagner le gestionnaire, dont l'établissement remplit une mission de service public, dans une gestion la plus proche possible des besoins exprimés.
(2) Atténuer sans remettre en cause le principe de la liberté d'admission
Face aux cas de ruptures de parcours des profils de handicap les plus complexes, il a été suggéré d'introduire, par le biais des Cpom, un pouvoir d'injonction des ATC à l'égard des gestionnaires d'établissement les obligeant à prendre en charge certains profils qu'ils ont initialement refusés. L'affaire Amélie Locquet avait notamment conduit l'ARS d'Ile-de-France à préciser qu'elle ne disposait pas « du pouvoir d'imposer l'admission d'une personne dans une structure médico-sociale ».
Vos rapporteurs n'estiment pas cette solution souhaitable. Le principe doit rester celui de la liberté d'admission, avec possibilité de refus dument motivé . Ce principe permet aux établissements d'organiser entre eux des partenariats utiles et de fluidifier ainsi au mieux les parcours. De plus, les réformes en cours évoquées ci-dessus sur l'amélioration de la connaissance de l'offre disponible permettront aux MDPH ainsi qu'aux ATC de repérer les refus insuffisamment motivés et donneront une pleine effectivité à l'obligation d'accueil sans que l'injonction ne soit nécessaire.
L'obligation de motivation d'un refus d'admission est une innovation récemment introduite par l'article 89 de la loi du 26 janvier 2016 49 ( * ) . Cet article modifie l'article L. 241-6 du CASF en disposant que « toute décision de refus d'admission par l'autorité habilitée à la prononcer est adressée à la maison départementale des personnes handicapées, à la personne handicapée ou à son représentant légal, ainsi qu'à l'autorité qui a délivré l'autorisation [et] comporte les motifs de refus ». Cependant, en raison de son rattachement dans la loi au déploiement du Pag, cette disposition a vu son application repoussée au 1 er janvier 2018 , date à laquelle l'ensemble du territoire sera doté d'un dispositif d'orientation permanent 50 ( * ) . Or, selon vos rapporteurs, il aurait été plus judicieux de prévoir une obligation de motivation de refus désolidarisée de mesures en déploiement progressif, afin qu'elle puisse s'appliquer indépendamment de façon immédiate. En effet, jusqu'à cette date, les établissements peuvent continuer à prononcer des refus non motivés, ce qui contredit l'esprit de la loi.
|
Proposition n° 23 : prévoir une application immédiate de l'obligation de motivation des refus d'admission. |
Enfin, une atténuation au principe de la liberté d'admission paraît néanmoins envisageable. Certaines MDPH ont suggéré de généraliser dans les Cpom conclus entre les établissements et les ATC une clause de pouvoir réservataire : selon le type et le degré de handicap (ainsi qu'en fonction des ressources renseignées via le Ror), un certain nombre de places par établissement pourrait être réservé. Cette pratique existe déjà en Ile-de-France. Dans les faits, faire apparaître cette clause dans le Cpom ne lui garantit pas la même effectivité que si elle était définie par la loi, mais la question appelle à l'égard de l'établissement plus de souplesse et d'adaptation que de contrainte.
|
Proposition n° 24 : prendre par circulaire ministérielle une mesure encourageant les ARS à intégrer dans les Cpom une clause de pouvoir réservataire. |
(3) Le Cpom comme outil de renégociation régulière de l'agrément
Dans la perspective d'un plus grand dynamisme de l'offre appelée par vos rapporteurs, il semble important que le ou les agréments dont dispose un établissement 51 ( * ) puissent faire l'objet d'une renégociation régulière dans le cadre du Cpom . Cette renégociation se ferait en regard des besoins exprimés par les publics.
|
Proposition n° 25 : incorporer dans chaque Cpom un indicateur adapté susceptible de décrire l'offre de l'établissement et de mesurer son évolution ; engager sa révision régulière par l'autorité de tarification et de contrôle. |
b) Définir les principes d'une meilleure gestion des listes d'attente
(1) La question des listes d'attente
Lorsqu'une orientation MDPH ne peut être immédiatement satisfaite par une admission en établissement, la personne handicapée peut s'inscrire sur la liste d'attente des établissements sélectionnés par la CDPAH. Selon l'Unapei, 47 000 personnes seraient aujourd'hui en attente d'un placement dans un établissement ou service adapté.
L'inscription sur liste d'attente, malgré la révision périodique de la CDAPH, suppose généralement un délai compris entre un et deux ans 52 ( * ) et constitue en elle-même une rupture de parcours . Le retard de la prise en charge suppose la plupart du temps le maintien de la personne handicapée à domicile ou un recours ponctuel à des solutions inadéquates, deux expédients qui peuvent avoir d'importantes conséquentes sur l'équilibre de la personne ou de sa famille.
Au-delà du problème posé par leur taille et par leur rythme d'augmentation, se pose également la question de la gestion des listes d'attente et des critères pratiqués par les établissements pour décider de l'intégration des personnes y figurant. Très souvent, ce critère est celui de l'ancienneté d'inscription qui, juste dans son principe, ne tient cependant pas compte de l'urgence de certaines situations . Certains établissements considèrent aussi la proximité géographique de la famille de la personne, ou bien encore le statut d' « amendement Creton ». On peut s'étonner que le traitement des situations urgentes n'ait été jusqu'ici envisagé que sous l'angle de circuits dérogatoires (circulaire « situations complexes » puis, avec le Pag, groupe opérationnel de synthèse) et ne soit pas intégré au dialogue de gestion entre l'autorité de tarification et de contrôle et les établissements.
La gestion des listes d'attente pose un autre problème dépassant le simple cadre de l'établissement : une même personne peut figurer simultanément sur plusieurs listes d'attente, ce qui peut entraîner un blocage artificiel des entrées dans certains établissements .
(2) La généralisation d'une gestion des listes d'attente en « file active »
Le principe de la gestion des listes d'attente en « file active » a connu son premier succès dans le domaine des nouvelles technologies, lorsqu'il s'est agi pour les serveurs virtuels de gérer la congestion que pouvait occasionner un excès d'utilisateurs. À l'image de ces serveurs, les établissements médico-sociaux ne peuvent plus pratiquer une « politique passive » d'allongement de leurs listes d'attente, qui ne garantit pas la bonne et équitable allocation des ressources disponibles. Plusieurs pistes peuvent être proposées, qui permettraient aux établissements de passer à une « politique active » des listes d'attente. Elles pourront toutes figurer dans les Cpom.
Avant tout, il est essentiel que l'établissement soit renseigné sur la présence simultanée d'un usager sur plusieurs listes d'attente . Cette fonctionnalité doit précisément apparaître au sein du module « usager » du système d'informations commun aux MDPH et doit faire l'objet d'une mise à jour en temps réel.
|
Proposition n° 26 : intégrer dans le système d'information partagé des MDPH la possibilité pour chaque établissement et pour l'autorité de tarification et de contrôle de connaître en temps réel les places vacantes disponibles dans les établissements. |
L'établissement peut par ailleurs se voir reconnaître la possibilité de diviser la liste d'attente en fonction de l'urgence des situations , et non plus en fonction du seul critère d'ancienneté. Là aussi, on peut envisager que l'orientation MDPH fasse état du degré particulier d'urgence présenté par un profil, autorisant l'établissement à en prendre compte dans son rythme d'admission.
|
Proposition n° 27 : autoriser les établissements à pratiquer des « politiques différenciées » de leur liste d'attente en fonction de l'urgence. |
Enfin, et surtout, il est essentiel de faire porter sur la gestion des listes d'attente les conséquences du projet Serafin-PH . Les listes d'attente sont aujourd'hui gérées selon une logique de places, selon laquelle seule la sortie d'un usager ou la création d'une nouvelle place permettent l'intégration du prochain usager. Or, il faut que soit prise en compte la logique de prestations et la nature évolutive de la prise en charge de certains handicaps. Selon certains responsables associatifs, l'accueil d'une personne, par exemple atteinte de trisomie, nécessite un accompagnement serré les premiers mois, puis de plus en plus lâche, libérant ainsi des ressources disponibles, sans que pour autant il soit nécessaire de créer une place supplémentaire. En modulant l'accompagnement, on parviendrait aisément à une réduction des listes d'attente sans effort infrastructurel. Pour assurer l'effectivité de cette mesure, il faut que la ou les listes d'attente de chaque établissement ne se présente plus simplement comme une succession d'individus, mais qu'y apparaissent clairement les besoins exprimés selon la nouvelle nomenclature du Ror .
En découle une nouvelle préconisation, indispensable à un bon fonctionnement de la mécanique : pour que les besoins de l'usager en liste d'attente soient exprimés selon la nomenclature du Ror, il faut prévoir que leur orientation soit exprimée en fonction de cette nomenclature .
|
Proposition n° 28 : prévoir l'obligation pour les CDAPH de décrire l'orientation d'une personne handicapée en fonction de la nomenclature des besoins du futur Ror. |
c) Moduler les financements en fonction de la nature du handicap
(1) Les effets délétères des modes de tarification actuels
Le rapport Jeannet-Vachey 53 ( * ) , établi en 2012 par l'inspection générale des finances et l'inspection générale des affaires sociales, aborde avec précision les problèmes posés par les modalités actuelles de tarification. « Basé sur des prix de journée et des forfaits, [le système actuel] ne permet pas une bonne allocation des ressources, et n'est plus adapté à l'évolution des modes d'accompagnement des personnes ».
Les deux grands modes de tarification appliqués aujourd'hui sont le prix de journée et la dotation globale . Tous deux sont calculés selon le principe suivant : ils viennent compenser la différence entre l'ensemble des charges et des produits d'exploitation de l'établissement, constatés ex post . Ainsi, un établissement a tout intérêt à maximiser le taux d'occupation sans prise en compte de la spécificité des profils, pour voir augmenter sa dotation budgétaire. Vos rapporteurs soulignent que ce risque est amplifié par l'article 46 du projet de loi de financement de la sécurité sociale (PLFSS) pour 2017 , qui prévoit que la dotation des établissements accueillant des personnes handicapées sera modulable en fonction de « critères d'activité » 54 ( * ) . Cette disposition a pour objectif louable de limiter les vacances de places et d'inciter à l'élévation du taux d'occupation mais elle introduit dans le calcul de la dotation une incitation à l'activité qui ne se fonde pas sur la nature du handicap et qui n'incite pas à la prise en compte individualisée du profil.
En résumé, le financement actuel pourrait se définir comme un « financement à la place » , qui n'incite pas l'établissement à diversifier sa prise en charge. Ce mode de financement est ainsi dans l'incapacité de sanctionner financièrement les phénomènes de distinction à l'entrée précédemment décrits. L'effort porté par le projet Serafin-PH vise ainsi à faire évoluer de « financement à la place » vers un « financement de l'activité du médico-social ».
(2) Une dotation modulable en fonction de la complexité du handicap
Le financement de l'activité peut effectivement donner des résultats plus précis en définissant des prises en charge types et en y adossant un forfait 55 ( * ) . Une définition qualitative et précise de ces prises en charge est une condition primordiale de faisabilité.
Dans le secteur sanitaire, la réforme de la tarification à l'activité (T2A) a nécessité un travail long et important de classification de l'activité afin de normer des prises en charge type, supports de l'allocation de ressources. Le projet Serafin-PH, en dressant la nomenclature précise des besoins exprimés par l'usager et des ressources disponibles, s'efforce de transposer la même ambition au secteur du handicap, avec toutefois le défi que représente la définition d'une prise en charge type compte tenu de la singularité de chaque profil.
La réforme de la tarification, en corrélant le financement de l'établissement à l'intensité quantitative de la prise en charge (nombre de besoins) et non plus à la seule occupation d'une place, constitue un progrès indéniable. Néanmoins, certaines ARS ont pu faire remarquer à vos rapporteurs qu'une logique de financement fondée exclusivement sur le nombre de besoins exprimés par la personne handicapée pouvait ne pas toujours correspondre à l'intensité d'un handicap et à la lourdeur de sa prise en charge (notamment dans le cas des troubles du spectre autistique).
C'est pourquoi, en complément de la nomenclature des besoins établis par le Ror, vos rapporteurs proposent la création d'un autre référentiel, plus qualitatif que quantitatif , et qui s'inspirerait du Gir moyen pondéré soins (GMPS) applicable aux personnes âgées accueillies en Ehpad.
Il s'agirait de réunir les personnes handicapées prises en charge en groupes iso-ressources , c'est-à-dire en unités appelant un degré similaire de suivi, quelle que soit la nature du handicap. Ces groupes iso-ressources, allant d'un suivi rapproché à un suivi plus lâche, entreraient pour une part dans la détermination de la dotation, qui ne serait ainsi pas définie selon le seul critère des besoins. Un tel mécanisme aurait une incidence doublement vertueuse : pour l'établissement, il y aurait incitation financière à assurer un accueil aux personnes les plus lourdement handicapées et pour la personne handicapée, il y aurait diminution du risque de rupture de parcours.
|
Proposition n° 29 : envisager, dans le cadre de la réforme de la tarification des établissements médico-sociaux, un dispositif calqué sur le GMPS permettant de moduler la dotation de l'assurance maladie et des départements en fonction du profil des personnes accueillies. |
B. UNE NÉCESSAIRE RECOMPOSITION DE L'OFFRE DE SOLUTIONS DE PRISE EN CHARGE
Le phénomène des prises en charge de personnes handicapées en Belgique appelle comme réponse prioritaire l'amélioration de la logique de parcours, chantier sur lequel le Gouvernement, à la suite du rapport Piveteau, semble porter l'essentiel de ses efforts. Vos rapporteurs reconnaissent la priorité à apporter aux cas de ruptures de parcours et ont d'ailleurs formulé des propositions allant dans ce sens. Il leur paraît important, en plus de la réforme ambitieuse de la tarification déjà engagée, d'accompagner l'effort d'intensification et de requalification de l'offre médico-sociale adressée aux personnes handicapées . En effet, l'origine des ruptures de parcours ne se limite pas aux entraves opposées aux personnes handicapées par la gestion des établissements, mais se trouve également dans le cadre normatif contraignant dans lequel ces derniers évoluent .
1. Lutter contre les freins à la recomposition de l'offre
a) Poursuivre la réforme de la procédure d'appel à projet
(1) Un bilan en demi-teinte
|
La procédure d'appel à projet Instaurée en 2009 par la loi Hôpital, patients, santé et territoires (HPST) 56 ( * ) , la procédure d'appel à projet 57 ( * ) (AAP) a été conçue pour mieux faire correspondre l'offre médico-sociale issue des différents schémas de planification et les projets de transformation et d'extension des établissements. Avant son instauration, les différentes mutations de l'offre dépendaient principalement de l'initiative des établissements, qui déposaient leurs projets auprès du comité régional de l'organisation sociale et médico-sociale (Crosms) pour sa validation. Outre qu'elle soumettait l'offre aux seules impulsions des établissements, cette procédure posait un problème de transparence et, en favorisant la seule initiative des acteurs existants, compliquait l'implantation d'acteurs nouveaux. Inversant le principe, la procédure d'AAP donne exclusivement aux autorités de tarification et de contrôle la possibilité de soumettre à la concurrence, sur la base d'un cahier des charges établi par elles, les projets d'autorisation, de transformation et d'extension. Après examen des candidatures par une commission de sélection des appels à projets (récemment renommée commission d'information et de sélection) placée auprès de chaque autorité, composée de représentants des usagers et de représentants des gestionnaires d'établissement avec voix consultative, l'autorité rend la décision. Ce changement de procédure, en rendant l'initiative à l'autorité publique, vise à donner plus de cohérence à l'offre médico-sociale, en l'inscrivant véritablement dans les besoins définis de façon collective par la planification. Par la publication du cahier des charges, elle permet également d'apporter de la visibilité aux promoteurs de projet ainsi qu'aux financements et aux délais attendus. |
Malgré les avancées qu'elle a permises, force est de constater que le bilan de la procédure d'AAP est en demi-teinte. La CNSA indique que seulement 70 % des objectifs fixés dans les plans initiaux pour les créations de places ont été atteints. Certains appels à projet ont été annulés ou temporisés par les ATC, souveraines en la matière, sans que la raison en soit communiquée. Depuis 2009, on note une baisse importante de la dynamique des appels à projet.
Plusieurs raisons intrinsèques à la procédure peuvent être évoquées. Les établissements n'ayant plus la maîtrise des mutations de l'offre, ils peuvent se trouver moins enclins à répondre à des AAP qu'ils n'ont pas eux-mêmes impulsés et qui peuvent se montrer très contraignants. De plus, leur participation à la commission de sélection des appels à projet se résume à une voix consultative. Ensuite, le délai de candidature à la sélection , de 60 à 120 jours 58 ( * ) , est jugé beaucoup trop court par les acteurs et ne permet la candidature que de gestionnaires d'établissement de taille importante et capables d'anticiper. Enfin, le pouvoir discrétionnaire presque absolu dont dispose l'ATC sur les délais après sélection peut décourager certains candidats : en Ile-de-France, il s'écoule en moyenne quatre à cinq ans entre la sélection sur appel à projet et l'ouverture de places. Selon la Fegapei, les ARS et les conseils départementaux décident seuls des reports de calendrier sans les motiver.
En réalité, les retards dans les livraisons de places sont essentiellement liés aux recours systématiques enclenchés par les candidats malheureux, ainsi qu'aux recours déposés par les riverains directement concernés par l'installation de la structure . Dans certains territoires, la rareté et le coût du foncier viennent s'ajouter à ces freins.
|
Proposition n° 30 : rallonger le délai de candidature à la sélection des appels à projet ; réaffirmer la nature non suspensive des recours enclenchés par les tiers. |
Une autre raison explique le ralentissement du rythme des appels à projet : l'extension du champ des exonérations .
(2) Une extension progressive du champ de l'exonération d'appel à projet
Prenant en compte le fait que la procédure d'appel à projet, en raison des délais et des lourdeurs qu'elle entraînait, ne pouvait s'exercer pour les projets de petite envergure, la loi HPST a prévu que le projet en soit exonéré s'il ne dépassait pas un certain seuil , défini par décret. Ce seuil « correspond à une augmentation d'au moins 30 % de la capacité de l'établissement ou du service, quel que soit le mode de définition de la capacité de l'établissement ou du service prévu par les dispositions du code pour la catégorie dont il relève 59 ( * ) . » Deux autres exonérations concernaient également les « opérations de regroupement d'établissements ou de services sociaux et médico-sociaux [...] si elles n'entraînent pas des extensions de capacités supérieures au seuil prévu » et les « projets de transformation d'établissements ou de services ne comportant pas de modification de la catégorie des bénéficiaires de l'établissement ou du service ».
La loi relative à l'adaptation de la société au vieillissement 60 ( * ) a opéré une extension significative du champ de l'exonération. Elle y ajoute d'abord les « projets d'extension de capacité des établissements et services médico-sociaux n'excédant pas une capacité de dix places ou lits, inférieurs à un seuil fixé par décret 61 ( * ) ». Surtout, elle y inclut, toujours sous réserve du seuil de 30 %, les « projets de transformation d'établissements et de services avec modification de la catégorie des bénéficiaires de l'établissement ou du service » et les « projets de transformation d'établissements de santé [...] en établissements ou services sociaux et médico-sociaux », à la condition de la signature d'un Cpom par les établissements concernés . Cette inflexion notable, dont les effets ne peuvent encore clairement se mesurer, est très favorablement perçue par vos rapporteurs : les établissements signataires d'un Cpom se voient exonérés de la procédure d'appel à projet dans le cas où ils viseraient une modification de leur agrément de prise en charge et dans le cas où ils prévoiraient une mutation du sanitaire vers le médico-social. Ces dispositions, en encourageant la signature d'un Cpom ainsi qu'un redéploiement plus souple de l'offre, vont dans le sens souhaité d'une offre plus mobile et plus attentive aux besoins.
Des clarifications récentes ont été apportées par un décret du 15 juin 2016 62 ( * ) . Les opérations de transformation d'ESMS n'entraînant pas de modification de la catégorie de bénéficiaires sont toujours exonérées. Le décret précise qu'il s'agit d'une « modification des prestations dispensées ou des publics destinataires figurant à l'acte d'autorisation , sans que cette modification emporte un changement au regard de l'alinéa dont relève l'établissement ou le service parmi les 1° à 16° du I de l'article L. 312-1 [c'est-à-dire de sa dénomination] ». Certains ESMS relevant de la compétence exclusive du président du conseil départemental, sont désormais également dispensés de la procédure d'appel à projet. Les projets n'entrainant pas une augmentation de plus de 30 % de la capacité autorisée restent exonérés de la procédure ; le décret apporte une précision importante pour le cas où « la capacité de l'établissement ou du service n'est pas exprimée par un nombre de places ou de lits, de personnes accueillies ou accompagnées, de prestations délivrées ou de durées d'intervention ». Dans cette hypothèse, le seuil de 30 % correspond à une augmentation des produits de la tarification induite par le projet et déterminée au regard des dotations annuelles prévisionnelles.
En plus des extensions non importantes et des transformations conditionnées d'ESMS, il existe une procédure plus légère d'appel à candidature pour les unités mobiles ou plateformes externalisées de pôles de compétences 63 ( * ) , qui ne débouchent pas sur des créations « infrastructurelles » de places. Enfin, les appels à projet « innovants ou expérimentaux » peuvent faire l'objet d'un cahier des charges allégé.
Les multiples assouplissements apportées à la procédure d'appel à projet visant à faciliter les extensions et les transformations des ESMS vont tous dans le bon sens et vos rapporteurs ne peuvent que vivement encourager les ARS à s'en saisir. Les appels à projet expérimentaux et les transformations d'établissements sanitaires en établissements médico-sociaux sous réserve de la signature d'un Cpom leur semblent être les deux principaux leviers à privilégier.
|
Proposition n° 31 : encourager dans les territoires le déploiement d'appels à projet expérimentaux ou d'appels à projet portant transformation d'un établissement sanitaire en établissement médico-social. |
b) Assouplir la notion d'agrément afin de diversifier l'offre au sein d'un même établissement
(1) Favoriser le pluri-agrément des établissements médico-sociaux
Pour le cas des établissements médico-sociaux, la notion d'agrément , mentionnée aux côtés de celle d'autorisation dans le CASF, n'y fait pas pourtant l'objet d'une définition précise. Les auditions conduites ont permis de clarifier cette distinction, sans que cette dernière n'ait pu être confirmée par aucun texte. L'autorisation, délivrée par l'ATC pour une durée de quinze ans, est l'acte par lequel la structure acquiert son existence juridique et matérielle ; elle est accordée à la suite d'une procédure d'appel à projet 64 ( * ) au cours de laquelle est vérifiée la compatibilité du projet de l'établissement avec le SROMS. L'agrément, également délivré par l'ATC et renégociable à chaque échéance contractuelle, serait l'acte par lequel une structure est autorisée à fournir un type de prestation ou de soins particulier (vos rapporteurs ont ainsi pu relever des « agréments pour une Mas », des « agréments autisme » ou encore des « agréments pour une structure handicap rare »). Autorisation et agrément se confondent lorsque la structure fait le choix d'une mono-spécialisation, mais se distinguent dans le cas contraire.
La renégociation du Cpom offrirait donc à l'ATC un pouvoir de redéfinition du projet d'établissement et inciterait à sa diversification. Il est en effet souhaitable, parallèlement à la préconisation de mise en réseau des établissements exprimée ci-dessus, de favoriser les structures à agréments multiples, afin d'assurer à la personne handicapée la plus grande continuité de parcours en fonction de l'évolution de ses besoins. En effet, les principes qui doivent prévaloir en matière de prise en charge sont la souplesse et le primat du projet de vie de la personne handicapée sur le projet d'établissement . Vos rapporteurs sont néanmoins bien conscients que, pour prospérer comme structure intégrée, il faut pouvoir compter sur un effet taille et une trésorerie de départ assez importante.
La première mesure à prendre dans cette direction serait d' alléger les obstacles administratifs au pluri-agrément : un exemple emblématique est celui de la fondation John-Bost qui, pour son implantation en Dordogne, regroupe deux établissements dont chacun a pu se voir délivrer trois agréments, à chaque fois par l'ARS, et qui doivent donner lieu à la rédaction de trois rapports annuels d'activité différents (soit un total de six rapports).
|
Un exemple de pluri-agrément : la fondation John-Bost Créée en 1848 par le pasteur John Bost, la fondation John-Bost est une institution sanitaire et médico-sociale protestante à but non lucratif, reconnue d'utilité publique depuis 1877. La fondation accueille et soigne des personnes (enfants, adolescents, adultes) souffrant de troubles psychiques et de handicap physique et/ou mental, ainsi que des personnes âgées dépendantes, dont l'état nécessite une vie sociale adaptée. Elle dispose d'environ 1 500 places, réparties dans 34 établissements ou services sanitaires et médico-sociaux. Elle réunit ainsi une dizaine de types de structures : maison de santé pour maladies mentales (MSMM), maison d'accueil spécialisée, foyer d'accueil médicalisés, foyer de vie, centre d'initiation au travail et à la vie sociale (CITVS), foyer d'hébergement de travailleurs handicapés, service d'éducation spéciale et de soins à domicile (Sessad), institut médico-éducatif (IME) et établissement d'hébergement pour personnes âgées dépendantes (Ehpad). |
La seconde mesure, plus ambitieuse, consisterait à favoriser l'adaptation des établissements aux besoins des personnes par différents vecteurs que sont la polyvalence des éducateurs, la pluridisciplinarité, la diversité des outils méthodologiques... et qui constituent par ailleurs l'un des avantages comparatifs de l'offre belge.
|
Proposition n° 32 : prévoir au CASF la possibilité pour un ESMS de disposer de plusieurs types d'agréments ; recenser et limiter les difficultés administratives au pluri-agrément. |
(2) Ouvrir de nouveaux agréments au secteur médico-social
Une des raisons des ruptures de parcours identifiées par vos rapporteurs réside dans l'insuffisance des agréments délivrés aux établissements médico-sociaux qui dissuade ces derniers de prendre en charge certains profils. Les agréments délivrés par l'ARS aux établissements médico-sociaux ne permettent pas le traitement des soins sans consentement (SSC) , qui sont un type de soins concernant particulièrement les handicaps mentaux et psychiques lourds pouvant entraîner des comportements violents. Vos rapporteurs estiment qu'il faudrait l'ouvrir aux établissements médico-sociaux (bien entendu sous conditions d'un encadrement médical) pour éviter les ruptures de soins. Une façon de concrétiser cette idée serait de lancer un appel à projet d'unités mobiles et spécialisées dans les SSC (avec le bénéfice de la procédure allégée de l'appel à candidature) qui dépendraient d'un ESMS si ces derniers sont titulaires d'un agrément sanitaire ou sinon d'un centre hospitalier spécialisé (CHS). La présence de ces unités inciterait davantage les ESMS à accueillir ces types de publics, pour lesquels il existe encore aujourd'hui une réticence à l'accueil. De plus, elles éviteraient des heurts de parcours entre structures qui ne détiennent pas d'agrément et CHS (cf. schéma ci-après).
Source : fondation John-Bost.
|
Proposition n° 33 : prévoir pour les ARS la possibilité de délivrer l'agrément SSC aux établissements médico-sociaux, sous réserve d'un encadrement médical suffisant. |
c) Décloisonner les financements
(1) La réalité de la fongibilité des Ondam
Afin de conserver une fluidité nécessaire entre les différentes enveloppes de l'Ondam (qui comprend les trois enveloppes des soins de ville, de la médecine hospitalière et des soins médico-sociaux), la loi de financement de la sécurité sociale pour 2005 65 ( * ) a prévu la possibilité de transférer des crédits d'une enveloppe à une autre, aux deux conditions suivantes : la modification technique et juridique de l'activité et des autorisations et le changement d'enveloppe financière. L'Ondam prend ainsi en compte « les évolutions de toute nature à la suite desquelles des établissements, des services ou des activités sanitaires ou médico-sociaux se trouvent placés [...] sous un régime juridique ou de financement différent de celui sous lequel ils étaient placés auparavant 66 ( * ) ».
La loi HPST a introduit sous forme d'un amendement parlementaire le principe de fongibilité asymétrique . Cette disposition garantit au secteur médico-social le maintien de ses crédits ; en effet, à l'occasion d'une conversion d'activité autorisée par l'ARS, le transfert ne peut fonctionner que dans un sens, du sanitaire vers le médico-social. Depuis 2012, l'ARS dispose d'un instrument nouveau, le fonds d'intervention régional (Fir) , spécialement dédié à l'effectivité du principe de fongibilité asymétrique. Créé en application de la loi de financement de la sécurité sociale pour 2012 67 ( * ) , le Fir est ventilé au niveau des ARS qui peuvent en redéployer librement les crédits à la condition que ceux destinés au financement de la prévention des handicaps et de la perte d'autonomie ainsi qu'au financement des prises en charge et accompagnements des personnes handicapées ou âgées dépendantes soient affectés au financement d'activités de soins.
En droit favorisée, la fongibilité asymétrique en faveur du secteur médico-social, et plus particulièrement des personnes handicapées se trouve dans les faits bien peu employée . Sur la période 2006-2010, la fongibilité s'opère en faveur de l'OGD-PH pour un montant de 66,4 millions d'euros, soit seulement 8 % des montants concernés par la fongibilité 68 ( * ) . Ce volume modeste concerne dans la majorité des cas (83 %) des transformations de services de psychiatrie et de rééducation et réadaptation fonctionnelle en Mas ou Fam.
En 2014, seulement 6 millions d'euros, soit 17 % du total des crédits ayant fait l'objet d'une fongibilité asymétrique, ont fait l'objet d'un mouvement en faveur du secteur médico-social (personnes âgées et personnes handicapées confondues) 69 ( * ) .
A l'heure actuelle, sur l'ensemble du territoire national, concernant l'autisme et le handicap psychique, les représentants d'établissements n'ont connaissance que d'une à deux Mas qui bénéficient de la fongibilité asymétrique. La fongibilité de l'Ondam en faveur des personnes handicapées se montre donc notoirement insuffisante . Les initiatives destinées à augmenter le champ d'intervention du Fir sont encore trop timides : en témoigne la possibilité depuis 2014 pour une ARS de transférer au Fir une part de sa dotation annuelle de fonctionnement, mais seulement dans la limite de 1 % 70 ( * ) .
(2) Faire d'abord porter la fongibilité sur les soins psychiatriques
Un premier obstacle à la fongibilité des Ondam, dénoncé par certaines MDPH, se trouve dans la concurrence entre structures pour personnes handicapées financées intégralement ou partiellement par l'assurance maladie.
Il peut être ainsi plus avantageux pour les ARS de limiter le plus possible la création de Mas (intégralement financées par l'assurance maladie) et de plutôt favoriser la création de Fam (qui ne sont remboursées par l'assurance maladie que pour la partie soins, le reste étant à la charge des départements). Ainsi, le principe de fongibilité asymétrique se voit mécaniquement limité dans ses effets, puisque que les ARS peuvent ne pas favoriser la création des structures pouvant en bénéficier.
La tendance naturelle qui tend à opérer une fongibilité entre le secteur psychiatrique de l'Ondam sanitaire et l'Ondam médico-social doit absolument être encouragée. En effet, l'intervention psychiatrique, chronique et non ponctuelle, semble beaucoup plus proche dans sa philosophie et sa pratique de l'intervention médico-sociale que du reste du secteur sanitaire, qui se concentre davantage sur l'acte technique somatique. La parenté entre le psychiatrique et le médico-social semble ainsi bien plus aisée à établir et leur coordination doit être améliorée. Une fermeture de lits en CHS devrait par exemple se traduire par une ouverture automatique de places en ESMS. Les frontières culturelles importantes entre le monde sanitaire et le monde médico-social sont certainement grandement imputables à ces freins.
La fongibilité entre secteur psychiatrique et secteur médico-social est pourtant urgente à réaliser, pour deux raisons. La première est liée au parcours de la personne : l'hospitalisation psychiatrique est souvent une solution par défaut proposée à la personne handicapée en rupture de parcours alors que l'orientation MDPH désigne une place en médico-social, et que le maintien à domicile n'est pas envisageable.
La seconde est d'ordre économique : une place en CHS, en raison du taux élevé de médicalisation, représente un investissement plus élevé qu'une place en foyer de vie ou en Fam. Une meilleure qualité de prise en charge se doublerait alors d'une meilleure gestion des finances publiques.
Certaines ARS, conscientes de la gravité du phénomène, se sont par conséquent emparées de la possibilité offerte par l'exonération de la procédure d'appel à projet pour lancer des projets de conversion d'établissement sanitaire en établissement médico-social 71 ( * ) .
|
Proposition n° 34 : assurer l'effectivité de la fongibilité des Ondam psychiatrique et médico-social, le cas échéant, par une circulaire précisant les modalités d'usage des crédits du Fir. |
2. Envisager l'accueil en établissement et le soutien modulaire comme des solutions complémentaires
L'offre de soins aux personnes handicapées peut, à l'image des soins dispensés aux personnes âgées, prendre deux formes généralement présentées distinctement : l'accueil en établissement , permanent ou temporaire, qui suppose un accompagnement majoritairement assumé par un personnel spécialisé, et le recours à des solutions modulaires -services d'aide à la vie sociale (SAVS) et services d'accompagnement médico-social pour adultes handicapés (Samsah)- qui prennent la forme d'interventions ponctuelles de spécialistes avec maintien complet ou partiel de la personne au domicile.
Bien que ces deux modes de soins puissent être substituables et parfois combinés, on associe plus souvent l'accueil en établissement aux handicaps présentant un degré d'autonomie moins élevé et l'accompagnement modulaire aux cas où le maintien à domicile n'altère pas fondamentalement la vie familiale. Les différences d'approche et d'accompagnement entre l'accueil en établissement et les solutions modulaires peuvent se doubler d'un antagonisme de nature financière : à l'exception des foyers de vie et des foyers d'hébergement, toutes les infrastructures d'accueil pour personnes handicapées sont financées en tout ou en partie par l'assurance maladie , alors que les solutions modulaires dépendent majoritairement des finances départementales . En cas d'accompagnement modulaire, le recours à des interventions supplémentaires peut également se faire au moyen de la prestation de compensation du handicap, également versée par le département.
Il existe donc un risque que la pluralité des financeurs rende plus difficile le déploiement d'une offre adaptée. Un département peut en effet se trouver forcé, en raison de financements contraints de l'assurance maladie, de recomposer son offre médico-sociale autour de services d'accompagnement ou d'établissements dont il assure le cofinancement, mais qui peuvent ne pas toujours être appropriés.
Certains représentants d'associations auditionnés par vos rapporteurs ont salué l'effort financier assumé par certains départements, qui, pour les cas les plus lourds de handicap, ne pourra pas se substituer aux créations de places que seule l'assurance maladie peut porter.
Se retrouve ici le problème évoqué plus haut de l'inégalité territoriale : selon qu'un territoire est convenablement « couvert » par les fonds de l'assurance maladie, le département se trouvera moins contraint de compléter l'offre par des solutions qui ne sont pas toujours adaptées.
a) La poursuite de l'effort de financement de places nouvelles au-delà de 2018
Le processus de créations de place obéit au schéma suivant : après la définition d'un plan national, la CNSA est chargée de son pilotage et de son financement, par ventilation entre les différentes ARS des crédits de l'objectif global de dépenses (OGD). La notification des enveloppes budgétaires par la CNSA aux ARS a lieu le 15 février de chaque exercice, laissant au directeur général de l'ARS le reste de l'année pour lancer l'appel à projet puis autoriser la création de places à l'issue de la procédure. L'ouverture de la structure ou du service peut ensuite prendre de une à cinq années . Vos rapporteurs ont à plusieurs reprises été alertés sur l'importance de ce délai d'ouverture, alors qu'en Belgique le rythme d'installation de places est plus rapide. Les lenteurs liées à la procédure de l'appel à projet ainsi qu'aux recours contentieux portés par des tiers sont les principaux facteurs de cette différence.
La CNSA a de plus indiqué que les délais de mise en oeuvre concernaient principalement les établissements pour adultes lourdement handicapés qui additionnent délais d'obtention des financements et délais de construction, et secondairement, le déploiement des services d'accompagnement médico-social pour adulte handicapé (Samsah), dont l'appropriation par les gestionnaires locaux est encore à accomplir. Il a néanmoins semblé à vos rapporteurs qu'un examen plus détaillé des causes de ces délais pouvait être mené, à l'initiative du ministère des affaires sociales et de la santé.
|
Proposition n° 35 : clarifier les causes des délais d'installation de places d'établissements et de services pour personnes handicapées. |
Les financements mobilisés pour l'offre à destination des personnes handicapées sont actuellement dédiés à la mise en oeuvre de trois plans nationaux : le programme pluriannuel de création de places pour un accompagnement tout au long de la vie des personnes handicapées (2008-2012) , dont la mise en oeuvre a été étendue jusqu'à fin 2016, le troisième plan autisme (2013-2017) et le deuxième schéma national pour les handicaps rares (2014-2018) . Le suivi opéré par la CNSA a pour objectif de maximiser le taux d'installation des places autorisées.
Bilan des créations de places au 31 décembre 2015 et prévision pour 2016-2019
|
2008-2015 |
2016-2019 (prévision) |
|||||
|
Places notifiées |
Places autorisées |
Places installées |
Ratio places installées/autorisées |
Places installées |
||
|
Enfants |
Établiss. |
5 494 |
5 898 |
5 346 |
97 % |
1 777 |
|
Services |
9 464 |
8 893 |
8 504 |
90 % |
2 214 |
|
|
Adultes |
Établiss. |
17 618 |
14 401 |
12 074 |
69 % |
4 838 |
|
Services |
11 330 |
7 387 |
6 869 |
61 % |
1 995 |
|
|
Total |
43 906 |
36 580 |
32 793 |
75 % |
10 824 |
|
Source : CNSA, juin 2016
Plusieurs enseignements sont à tirer du tableau ci-dessus, tiré de données du bilan annuel des plans nationaux, présenté au Conseil de la CNSA en juin 2016. Le manque de places semble pour une large part dû à la sous-consommation des crédits notifiés par la CNSA aux ARS 72 ( * ) . Ce phénomène s'observe particulièrement pour les adultes, où le taux d'installation effective de places se maintient, malgré les efforts de la CNSA, à un niveau d'une faiblesse préoccupante. Deux explications sont avancées : les délais liés à la procédure d'appel à projet et les volumes importants de crédits notifiés relatifs au plan autisme qui n'ont pas pu encore être tous absorbés.
Vos rapporteurs, alertés par ce niveau de sous-consommation autant préjudiciable à la gestion des finances publiques qu'aux attentes des familles, n'en sont que plus convaincus de la nécessité d'assouplir la procédure d'appel à projet et de favoriser les cas d'exonération.
Une troisième cause de ces délais leur paraît à envisager : dans ce même bilan annuel, la CNSA indique que 60 % des places autorisées dans le secteur adulte concernent des structures cofinancées par l'ARS et le conseil départemental (Fam et Samsah). Aux yeux de vos rapporteurs, la dualité de gestion de ces structures explique en grande partie le ralentissement de leur installation, phénomène aggravé par leur surreprésentation. La proportion de Fam et de Samsah étant maintenue dans la programmation de 2016-2019, il reste à craindre que le niveau de sous-consommation du secteur adulte ne connaisse pas d'amélioration substantielle.
Vos rapporteurs recommandent donc de rester vigilants, pour la programmation de créations de places pour 2016-2019, sur la proportion d'établissements et de services faisant l'objet d'une cogestion et d'un cofinancement de l'assurance maladie et du conseil départemental.
Les prévisions affichées pour le secteur adulte pour 2016-2019 semblent avoir pour objectif d'assurer la pleine consommation des crédits notifiés pour la période 2008-2015. Vos rapporteurs se montreront particulièrement vigilants sur ce point, et souhaitent que les crédits notifiés ne fassent l'objet d'aucune annulation. En revanche, le niveau des prévisions pour le secteur enfant , compte tenu du taux d'installation satisfaisant, leur paraît trop faible et ne leur semble pas à la hauteur des enjeux liés au diagnostic précoce.
Deux autres efforts, identifiés par la CNSA et encouragés par vos rapporteurs, sont à déployer : pallier le sous-équipement des territoires les moins bien dotés et améliorer la prise en charge pour certains types de handicaps . L'ARS d'Ile-de-France, où le taux d'équipement est un des plus bas à l'échelle nationale, déplore pour sa part une carence d'équipements en IME et Mas pour les personnes atteintes d'autisme ou de troubles envahissants du développement, l'absence de solutions adaptées pour certaines situations complexes de grande dépendance liées à des maladies rares ainsi qu'un manque d'accueils spécifiques pour des personnes de moins de 60 ans atteintes de handicap psychique. Ces axes ( autisme, maladie rare, handicap psychique ) doivent participer au recentrage de l'offre lors de la discussion des programmations futures.
b) Le soutien modulaire comme promotion de l'autonomie de la personne, sans pour autant abandonner l'accueil en établissement
(1) Les risques du « tout modulaire »
Le soutien modulaire désigne toute forme d'accompagnement de la personne handicapée qui ne prévoit pas un accueil continu en établissement. Il présente a priori de nombreux avantages : souplesse et individualisation de la prise en charge, promotion de l'autonomie, prise en charge moins coûteuse que la création d'une place où l'accueil est à plein temps. Dans les faits, le recours aux solutions modulaires recèle trois dangers principaux, que les responsables associatifs ne manquent pas de pointer en réaction aux dispositions sur le Pag : l'absence de répit des familles, le report de charge sur les acteurs chargés de la conception des plans d'accompagnement et l'inadéquation de la prise en charge pour les personnes nécessitant un accueil en établissement.
Or, les mutations de l'offre décryptées par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) dans une étude récente montrent bien un développement plus rapide dans les services que dans les établissements, supérieur de 15 points dans le secteur enfant et de 5 points dans le secteur adulte 73 ( * ) .
Lorsque la CDAPH préconise une solution modulaire, sa conception, son organisation et son suivi incombent à la MDPH. L'intervention de plusieurs spécialistes et la nécessité de confectionner des emplois du temps individualisés rendent cette mission particulièrement complexe. C'est à ce titre que la MDPH de Paris exprime son inquiétude quant à l'établissement du Pag, qui vise à faire de la solution modulaire un droit opposable.
L'accueil en établissement ne se fait jamais sans appréhension de la part de la famille, soucieuse de la qualité des soins prodigués à la personne, mais il existe des cas de handicap pour lesquels il s'impose et auxquels aucun accompagnement modulaire, même rapproché, ne peut se substituer. Les familles et les associations rencontrées par vos rapporteurs leur ont souvent fait part de situations dramatiques (effritement de la cohésion familiale, perte d'emploi) découlant du maintien de la personne handicapée au domicile alors qu'un accueil en établissement s'imposait.
Le tableau ci-dessus montre bien dans le secteur enfant, la programmation tend à privilégier le modulaire (notamment les Sessad) sur la création de places, dans l'objectif louable d'agir à cet âge sur le handicap autrement que par l'accueil en structure, et que le rapport s'inverse dans le secteur adulte, notamment pour les adultes vieillissants, où l'accueil en structure s'impose plus souvent.
Vos rapporteurs approuvent ce choix, tout en rappelant le risque d'antagonisme financier évoqué plus haut : les solutions modulaires du secteur adulte, financées par les départements, doivent rester un renfort limité des manquements en infrastructures, financées par l'assurance maladie .
Une avancée notable et récente reste néanmoins à souligner, dont les effets ne peuvent encore être évalués : les pôles de compétences et de prestations externalisées , qui donnent à la personne handicapée non accueillie en établissement un accès à des services adossés à des établissements médico-sociaux et conventionnés.
|
Les pôles de compétences et de prestations externalisées Les travaux en cours accompagnant la diffusion de l'instruction du 22 janvier 2016 visant l'arrêt des départs non souhaités en Belgique vont dans le sens d'une évolution de l'offre de sorte à solliciter des solutions modulaires et d'intensité variable pour des personnes qui, sans cet appui de prestations, seraient sans solution ou avec une solution non adaptée et seraient donc tentées d'envisager un départ. L'instruction du 12 avril 2016 74 ( * ) définit, dans le cadre d'un cahier des charges annexé, les contours d'un dispositif adossé à un ESMS existant : le « pôle de compétences et de prestations externalisées ». Leur installation bénéficie d'une procédure d'appel à projet allégée, l'appel à candidatures . Cette structure sera en partie conventionnée pour éviter que la charge ne repose sur les familles. Son adossement aux ESMS permettra d'éviter tout abus. Elle vient compléter la palette de l'offre médico-sociale en proposant une réponse souple et adaptée aux besoins des personnes en situation de handicap et de leurs aidants, dans une visée inclusive permettant à la personne d'être accompagnée selon ses besoins et ses compétences sur son lieu de vie. |
(2) Vers une stratégie de « désinstitutionalisation » ?
La désinstitutionalisation est un concept d'usage délicat et parfois contesté. Corollaire de l'objectif d'une société inclusive, l'Unapei le définit comme le mouvement visant à « aider les personnes à gagner ou reconquérir le contrôle de leur vie comme des citoyens à part entière 75 ( * ) », en recueillant leurs souhaits et en favorisant le plus possible leur intégration au milieu ordinaire. Autrement dit, la désinstitutionalisation tendrait à réduire les cas d'admission en établissement aux cas les plus nécessaires et à étendre aux autres les solutions modulaires permettant le maintien de l'autonomie.
Il faut se garder d'appliquer aux personnes handicapées l'objectif de maintien à domicile qui oriente les politiques relatives aux personnes âgées. Contrairement à ces dernières, dont le maintien à domicile permet une prise en charge en meilleure adéquation avec leur souhait, le suivi d'une personne handicapée concentré au domicile familial peut selon les cas présenter (comme indiqué plus haut) de graves dangers pour la cohésion des familles. La solution modulaire, qui prévoit essentiellement des interventions de spécialistes à domicile et des prises en charge ponctuelles, ne répond donc que partiellement à la demande de soulagement des familles.
Sous réserve de cette précaution, il pourrait être intéressant de définir une « stratégie de désinstitutionalisation » afin de mieux allouer les places effectivement installées et d'orienter vers l'accueil en établissement les cas les plus lourds, pour lesquels l'appui familial est insuffisant. Concrètement, la clef de répartition s'appuierait sur la pathologie . Les handicaps mentaux et psychiques lourds doivent pouvoir continuer à bénéficier d'orientations en établissement, tandis que les handicaps moteurs (sauf polyhandicap) et psychiques légers pourraient se voir proposer des solutions de logement autonome avec accompagnement serré et étayage familial . Cette dernière préconisation serait sans conteste de plus longue haleine, car elle appelle la création d'un régime juridique de la mutualisation de l'habitat et des prestations reçues par les personnes handicapées, mais elle doit néanmoins être encouragée. Des initiatives portées par des associations vont déjà dans ce sens et portent des résultats, mais appellent des pouvoirs publics plusieurs mesures visant à renforcer leur sécurité juridique.
3. Tenir compte du vieillissement des personnes handicapées dans l'adaptation de l'offre
Il a enfin semblé à vos rapporteurs qu'une réflexion générale sur l'adaptation nécessaire de l'offre ne pouvait se départir des enjeux posés par l'allongement de l'espérance de vie des personnes handicapées.
Ce phénomène, conséquence heureuse des progrès scientifiques et de la qualité de soins, interroge l'adéquation d'une offre médico-sociale dont les grandes lignes ont été pensées il y a plusieurs décennies, dans un contexte tout différent.
Plus précisément, vos rapporteurs souhaitent que soient questionnées la pertinence de la dichotomie enfant/adulte et l'étanchéité de la frontière d'âge .
Les manifestations les plus connues des problèmes posés par la distinction enfant/adulte sont les situations dites « amendement Creton ». Une fois atteints ses 18 ans, une personne handicapée cesse de relever des structures du secteur enfant et doit faire l'objet d'une orientation par la CDAPH vers les structures du secteur adulte. Les délais qu'implique cette réorientation font qu'un maintien dérogatoire dans les structures du secteur enfant peut être accordé. Or, ce phénomène ne semble pas connaître de résorption : selon la CNSA, le nombre de jeunes adultes maintenus en établissement pour enfants, par défaut d'admission en établissements pour adultes au titre de l'amendement Creton, ne décroît pas et s'établirait à environ 5 000.
a) Être attentif au rôle des départements
De façon générale, le secteur enfant ne relevant pas des mêmes gestionnaires ni des mêmes financeurs que le secteur adulte, le passage de l'un à l'autre suppose un changement profond de la prise en charge qui ne se fait pas sans friction. De plus, les structures du secteur adulte, pour beaucoup cogérées et cofinancées par le conseil départemental, ne présentent pas toujours la même homogénéité ni la même implantation que celles du secteur enfant, entraînant ainsi des phénomènes d'engorgement.
La réponse à apporter ici se situe donc d'abord au niveau de l'offre médico-sociale départementale . Les chiffres des départs en Belgique montrent bien que l'essentiel des difficultés découle de ses carences : en effet, d'après les estimations, environ 4 500 adultes sont accueillis dans des ESMS wallons contre 1 475 enfants. Plus précisément, il est intéressant de noter qu'environ 65 % des orientations correspondent à des orientations en foyer de vie, 20 % à des orientations en Mas et 15 % à des orientations en Fam. Autrement dit, 80 % des personnes accueillies en Belgique auraient normalement dépendu d'un établissement financé ou cofinancé par un département. La DGCS confirme que le principal frein sur l'offre adulte peut venir de l'impossibilité pour les conseils départementaux d'engager les financements nécessaires à la création d'établissements et services sous double financement, donc essentiellement pour les adultes.
En réaction, la prochaine étape du plan de limitation des départs non souhaités vers la Belgique vise à mobiliser les départements afin qu'ils poursuivent une politique de développement de l'offre d'accueil des personnes handicapées. Certains départements, comme le Pas-de-Calais, se sont saisis des leviers mis à leur disposition (notamment les appels à projet) mais se trouvent souvent contraints par le financement des projets. Le lancement d'un projet de Fam ou de Samsah, essentiel au suivi médicalisé d'un adulte handicapé, nécessite le concert de l'assurance maladie et appelle du département une couverture intégrale des frais d'hébergement.
Compte tenu des tensions que connaissent les finances départementales, vos rapporteurs souhaitent rappeler la vigilance qu'ils estiment nécessaire de porter sur la proportion d'établissements et de services cofinancés pour les programmations à venir .
b) Repenser la prise en charge en « périodes de vie »
Concernant la prise en charge proprement dite, deux cas sont à distinguer, qui appellent des réponses différentes. Le premier concerne les profils (essentiellement les handicaps moteurs et handicaps mentaux lourds) qui font l'objet d'un accueil en établissement dès le plus jeune âge et dont le passage du secteur enfant au secteur adulte est moins un problème d'évolution de la prise en charge qu'un problème d'ouverture de places. Le deuxième cas concerne les profils (essentiellement les handicaps mentaux moins lourds et psychiques) dont le passage au secteur adulte impliquerait une évolution de la prise en charge pas toujours appropriée à l'évolution du handicap. Concrètement, il s'agirait des cas de transition d'une structure enfant avec accompagnement pédagogique et éveil à une structure adulte au suivi essentiellement médicalisé. Pour ces personnes et pour leur famille, l'entrée dans le secteur adulte n'est donc pas synonyme de progrès ni de continuité.
Ainsi, dans le double objectif d'améliorer la fluidité des parcours au moment de l'entrée dans l'âge adulte et d'adapter l'offre à l'enjeu du vieillissement des personnes handicapées, vos rapporteurs suggèrent que soit dépassé le cloisonnement enfant/adulte pour davantage raisonner en « périodes de vie ». Il s'agirait de repenser la prise en charge pour les personnes handicapées ayant dépassé l'âge de 18 ans mais dont le profil n'appelle pas forcément un accueil en structure adulte telle qu'elle existe actuellement . Les solutions sont alors multiples. On s'orienterait alors vers de l'accueil de jour ou des Esat innovants pour les personnes en capacité de travailler, avec appui de la famille.
|
Proposition n° 36 : étudier au cas par cas la possibilité d'atténuer les effets de la frontière d'âge entre enfants et adultes et de raisonner davantage en « périodes de vie ». |
Une redéfinition de la prise en charge d'une pareille ambition appelle bien sûr une réadaptation du parc existant . Les structures pour adultes telles qu'elles existent actuellement devront repenser leur niveau de qualification (embauche d'éducateurs ou de spécialistes) et d'équipement.
Le rôle des ARS est à cet égard déterminant . Certaines MDPH indiquent qu'il leur est tout à fait possible d'adapter les agréments d'âge au cas par cas : à titre d'exemple, une Mas parisienne s'est vue accorder un agrément d'âge de 16 à 25 ans. De plus, il leur revient d'orienter les appels à projet selon des critères redéfinis. Certaines ARS se sont déjà saisies des cas d'allègement de la procédure d'appel à projet pour lancer, à destination de structures pour enfants ou adultes existantes, des projets d'extensions non importantes spécialisées dans l'accueil de jeunes adultes.
|
L'appel à projet « unité jeunes
adultes »
En 2010 dans les Pays-de-la-Loire, 421 personnes handicapées étaient recensées en situation d'amendement Creton. 30% faisaient l'objet d'une orientation en Esat, 20% d'une orientation en foyer de vie, 15% d'une orientation en Mas et 10% d'une orientation en Fam. Pour au moins la moitié d'entre elles, un accompagnement en structure pour adultes médicalisée était une solution inadaptée . L'ARS a donc lancé un appel à projet expérimental , dont le but était de demander aux ESMS existants d'opérer des redéploiements structurels en direction de ces publics. L'appel à projet se révélait incontournable car, à l'intérieur d'une structure existante, un redéploiement qui modifie la nature du service ou l'âge du public accueilli le rend obligatoire. Néanmoins, un appel à projet de type expérimental permet l'élaboration d'un cahier des charges allégé et ouvert pour la professionnalisation des personnels concernés. L'AAP se motivait par la saturation du secteur adultes, objet d'une forte demande, tout en étant celui sur lequel l'effort financier a au long terme été le moins élevé. L'AAP n'emportait néanmoins pas de moyen nouveau, les redéploiements devaient se faire à budget constant . Le taux de retour des candidatures a malgré tout été assez satisfaisant : 9 propositions, dont certaines « classiques » (certains IME ont proposé des redéploiements de type Mas) et d'autres « innovantes » (certains IME ont proposé des redéploiements de type service avec accompagnement financé par l'assurance maladie et étayage familial). Les propositions classiques se sont par la suite traduites par la création de 34 places de Mas dans la Sarthe et dans le Maine-et-Loire ; les projets innovants ont permis l'autorisation pour 3 ans de dispositifs expérimentaux destinés à de jeunes adultes bénéficiant d'une orientation Esat et visant à assurer la continuité de leur parcours au-delà de l'IME. Ainsi, la dernière enquête réalisée en 2013 fait état de 329 jeunes en situation d'amendement Creton, soit une diminution de 22 % par rapport à 2010. En 2014, l'ensemble des dispositifs autorisés ont eu vocation à sortir du statut expérimental. Outre le recours aux AAP, l'ARS des Pays-de-la-Loire souligne qu'il est aussi possible, au sein des structures adultes, de négocier via les Cpom la création de dispositifs passerelles , ce qui reviendrait à ouvrir au sein des Mas des « unités jeunes adultes ». L'ARS souligne que le Cpom suffit à la création de ces dispositifs, sans qu'il y ait besoin d'un recours à un autre levier juridique. Néanmoins, il serait difficile aux Mas de petite taille de s'engager dans un tel projet à cause du coût budgétaire induit. |
C. MIEUX ACCOMPAGNER LES PERSONNES SOUFFRANT DE TROUBLES DU SPECTRE AUTISTIQUE
Vos rapporteurs souhaitent à ce stade évoquer un type particulier de handicap, dont il est apparu qu'il est plus fréquemment victime des accidents de parcours précédemment évoqués : les troubles du spectre autistique (TSA) . Le rapport Piveteau précise très justement que les troubles envahissants du développement (TED) liés à la présence de TSA ne doivent pas être confondus avec les « troubles du comportement » ou « comportements-problèmes », qui, sans être directement liés à une déficience intellectuelle, peuvent présenter des manifestations physiques et des difficultés de traitement comparables. Pour des raisons de clarté, vos rapporteurs ne traiteront ici que des troubles liés au spectre autistique, étant entendu que certains de leurs constats et de leurs préconisations pourront s'appliquer aux handicaps entraînant ces comportements-problèmes .
Sans qu'il n'existe de recensement statistique officiel des personnes handicapées prises en charge en Belgique en fonction de leur handicap (certaines associations estiment la proportion de personnes atteintes de TSA proche de 50 %), l'enquête menée en 2012 par l'ARS d'Ile-de-France révèle une proportion importante des profils atteints de TSA : 47 % des enfants, adolescents et jeunes adultes accueillis dans un établissement belge ont pour diagnostic principal celui d'autisme ou de TED, contre 34 % pour les adultes de plus de 20 ans. Ainsi, il semble que le recours à la Belgique soit dans une grande partie des cas la conséquence d'une difficulté rencontrée par les structures françaises à appréhender le problème de l'autisme, ce qui justifie que l'on s'y penche particulièrement.
Les personnes handicapées atteintes de TSA sont actuellement l'objet du 3 e plan autisme 2013-2017 , qui bénéficie d'un financement dédié de 205 millions d'euros et qui a défini cinq axes de priorité : le diagnostic précoce, l'accompagnement tout au long de la vie, le soutien aux familles, le soutien de l'effort de recherche et la formation de l'ensemble des acteurs.
1. Une plus grande fréquence des ruptures de parcours
C'est un des constats dressés par le plan autisme 2013-2017 : « aujourd'hui, la grande majorité des personnes avec autisme ou autres TED et leurs familles ne trouvent pas de prise en charge adaptée tout au long de leur vie. Les différentes structures existantes sont dans l'incapacité de leur proposer des solutions adaptées soit parce qu'elles n'ont plus de places, soit parce qu'elles ne proposent pas de projet adapté aux spécificités de l'autisme. »
a) Chez les enfants
La plus grande fréquence des ruptures de parcours que connaissent les enfants atteints de TSA semble fréquemment s'expliquer par l'augmentation des comportements problématiques à l'adolescence, qui peuvent mettre en difficulté l'accompagnement dans l'établissement médico-social d'accueil. La structure d'accueil de l'enfant, non équipée ou ayant insuffisamment anticipé les mutations comportementales liées au TSA, peut vite se trouver débordée et des personnels non avertis ou peu formés à la prise en charge de « comportements-problèmes » sont alors en situation d'exercer leur droit de retrait 76 ( * ) . Il arrive alors que l'établissement signifie à la famille son incapacité à poursuivre l'accueil du jeune, ce qui provoque la rupture de parcours, a fortiori lorsque cette interruption ne s'accompagne pas d'une information de la CDAPH.
De façon générale, l'offre proposée en Belgique destinée aux enfants atteints de TSA répond beaucoup plus aux souhaits des familles qu'en France. Les associations sont très nombreuses à déplorer le manque de structures spécialisées et les orientations prononcées par les MDPH qui, par défaut, dirigent les enfants vers un hôpital de jour (vu comme le CHS du secteur enfant), un centre médico-psycho-pédagogique (CMPP) ou, dans le meilleur des cas, vers des IME où la prise en charge ne sera pas toujours adaptée.
b) Chez les adultes
Pour les adultes, la difficulté principale consiste à trouver des places en établissement spécialisé . Quatre cas se présentent aux familles, dont aucun n'est satisfaisant :
- dans le meilleur d'entre eux, la personne bénéficie d'un maintien sous le régime de l'amendement Creton dans la structure pour enfants qui l'accueille. Cette solution reste précaire pour les familles, jamais à l'abri d'une interruption de la prise en charge,
- la personne peut bénéficier, en tant qu'adulte, d'un accueil en Mas, mais de nombreuses familles y voient, en raison d'une prise en charge beaucoup plus axée sur la médication, une démission quant aux potentialités inexploitées de la personne,
- la personne, faute d'accueil en structure médico-sociale, peut faire l'objet d'une hospitalisation psychiatrique où, là encore, la nature de la prise en charge ainsi que le recours à une médication lourde sont rarement adaptées à ses besoins réels,
- enfin, dans le pire des cas, peut se pratiquer une sortie sèche de l'établissement (sans saisine de la CDAPH) avec un retour au domicile sans solution.
Ainsi, plusieurs problèmes déjà évoqués dans les développements précédents ( adaptation de la prise en charge, étanchéité de la frontière d'âge, disponibilité de places ) se trouvent aggravés ou multipliés dans le cas des handicaps liés au TSA.
2. Soutenir la création d'un environnement adapté aux personnes atteintes de TSA
a) Appuyer la diffusion des recommandations de bonnes pratiques professionnelles
Les auditions menées par vos rapporteurs ont révélé que l'un des principaux problèmes rencontrés en France par les TSA découlait de l'emprise longtemps exercée par la psychanalyse sur les diagnostics et les soins prodigués.
La conception psychanalytique de l'autisme se serait excessivement concentrée sur le psychisme interne de la personne autiste (à travers les notions de « contenance » ou de « moi-peau » et des techniques plus ou moins controversées comme le « packing ») au détriment de l'analyse de son comportement et de son intégration.
Ainsi, dans leurs recommandations de bonnes pratiques formulées en mars 2012 77 ( * ) , la Haute Autorité de santé (HAS) et l'Agence nationale de l'évaluation et de la qualité des établissements et services sociaux et médico-sociaux (Anesm) ont indiqué que « l'absence de données sur leur efficacité et la divergence des avis exprimés ne permettent pas de conclure à la pertinence des interventions fondées sur les approches psychanalytiques ». A contrario , ces recommandations se prononcent en faveur d' approches éducatives, comportementales et développementales , telles celles fondées sur l'analyse appliquée du comportement dite ABA, le programme développemental dit de Denver ou le programme « traitement et éducation pour enfants avec autisme ou handicap de la communication » dit TEACCH.
Les recommandations de mars 2012 se limitant aux enfants et aux adolescents et celles relatifs aux adultes datant de 2010, le plan autisme 2013-2017 prévoit, dans sa fiche action 12 , d'« améliorer la qualité des interventions tant sanitaires que médico-sociales auprès des personnes adultes avec TED », avec prévision de diffusion de nouvelles recommandations de bonne pratique en 2016. Or, ces dernières ne sont toujours pas rendues publiques et n'en sont encore, selon la DGCS, qu'au stade de la « finalisation » . Les développements qui suivent rendront compte de l'importance cruciale de la diffusion de ces recommandations.
|
Proposition n° 37 : s'assurer de la mise en oeuvre rapide des fiches action 8, 9 et 12 du plan autisme 2013-2017, qui prévoient l'élaboration de recommandations de bonnes pratiques et leur prise en compte obligatoire dans l'évaluation externe des établissements. |
b) La nécessaire évolution de l'offre médico-sociale à destination des personnes atteintes de TSA
L'inadaptation et l'insuffisance de l'offre existante aux profils atteints de TSA sont des questions dont l'urgence ne fait pas débat. Les chiffres affichés par le plan autisme 2013-2017 en font état : en 2011, on estimait le nombre de places installées dédiées aux enfants avec autisme ou autres TED à 6 135, pour une population estimée à environ 100 000 !
Les derniers chiffres datent de 2010 et indiquent que seulement 26 700 enfants et adolescents atteints de TSA étaient accueillis (dans une structure dédiée ou pas), soit un taux d'accueil de 26,7 % , contre 48 500 adultes pour une population estimée à environ 500 000, soit un taux d'accueil de seulement 9,7 % . La Drees évalue à seulement 3 %, en 2014, la proportion d'établissements et services agréés pour accompagner des personnes souffrant de TSA 78 ( * ) .
Malgré les avancées entrevues par le plan autisme 2013-2017, l'évolution de l'offre destinée aux personnes atteintes de TSA continue de présenter d'importantes carences quantitatives et qualitatives.
(1) Le problème quantitatif
La récente étude de la Drees fait état, au 31 décembre 2014, de 9 700 places dédiées aux enfants autistes , dont 6 000 sont proposées en IME et 2 700 en Sessad (donc sans accueil en établissement). Pour les adultes, le chiffre est estimé à 7 100 , dont les trois quarts sont en Mas ou en Fam. De 2010 à 2014, la Drees indique donc que le total de places de 16 800 reflète une augmentation de 33 % en quatre ans 79 ( * ) .
Les éléments prévisionnels du plan indiquent sur 2013-2017 un engagement de 195 millions d'euros pour la création de nouvelles places et la transformation de places existantes, estimées à un total de 5 183. Le chiffre reste très modeste au regard du nombre des publics concernés. De plus, on constate un retard très important dans la livraison de ces places : d'après la CNSA, sur les 5 183 places prévues, au 31 décembre 2015 seulement 1 037 places ont été autorisées. Pour la fin 2016, seulement 1 501 places supplémentaires sont prévues, ce qui supposerait un taux d'autorisation des places prévues d'à peine 50 % à un an de l'échéance du plan .
Ces résultats sont d'autant plus étonnants que le plan autisme 2013-2017 prévoit bien que ces créations de places exploitent au mieux les exonérations de la procédure d'appel à projet (notamment en favorisant des extensions non importantes ou en permettant des transformations de places existantes). Par ailleurs, nous pouvons souligner l'annonce faite par le Président de la République le 16 mai 2016 d'un 4 e plan autisme , dont la dotation se chiffrera à 180 millions d'euros 80 ( * ) . Parallèlement, la CNSA indique que 4 424 places destinées à l'accompagnement des personnes atteintes d'autisme seront déployées sur la période 2016-2019 , soit près de 40 % de la programmation totale, marquant bien l'accélération de la mise en oeuvre du plan autisme.
Une autre explication à ces retards peut donc être envisagée : compte tenu des retards de publication des recommandations de bonnes pratiques par l'HAS et l'Anesm et de l'importance que ces dernières doivent revêtir dans l'évaluation externe des établissements, il ne paraît pas impossible que la frilosité de certains candidats s'explique par le maintien de cette inconnue. D'où l'urgence réaffirmée de veiller à cette publication .
De plus, et comme c'est le cas sur les créations de places toutes déficiences confondues dans les plans nationaux, les ARS notent dans le cadre des dialogues de gestion que le principal frein sur l'offre adulte peut venir de l'impossibilité pour les conseils départementaux d'engager les financements nécessaires à la création d'établissements et services sous double financement, donc essentiellement pour les adultes.
(2) Le problème qualitatif
Le retard de publication des recommandations de bonnes pratiques ne manque pas d'avoir d'importantes conséquences sur la qualité de l'offre disponible pour les personnes atteintes de TSA. Dans l'attente d'un accueil dans une structure adaptée, de nombreuses personnes font l'objet d'une hospitalisation en CHS (pour les adultes) ou en hôpital de jour (pour les enfants). Le plan autisme 2013-2017 prévoit, dans sa fiche action 9 , une certification des établissements de santé grâce à une « appropriation et mise en oeuvre des recommandations de bonnes pratiques de la HAS et de l'Anesm par les professionnels sanitaires et médico-sociaux, en ville et en établissement. » Force est de constater qu'en l'absence de ces recommandations, la certification ne peut avoir lieu et qu'ainsi l'hospitalisation psychiatrique de personnes atteintes de TSA se fait avec peu de contrôle externe . Vos rapporteurs, à l'instar de nombreuses associations, sont très préoccupés de cet état de fait, fort préjudiciable aux personnes et exclusivement imputable à des retards.
De même, le plan de création de places précédemment évoqué risque d'engendrer des effets contreproductifs si des places se créent sans qu'il n'y ait, à défaut de recommandations, de contrôle en amont ou en aval. Ainsi, le plan autisme 2013-2017 prévoit que ces créations de places s'appuient en partie (pour environ 18 millions d'euros) sur les structures existantes de prise en charge de l'autisme que sont les centres d'action médico-sociale précoce (CAMSP) et les centres médico-psycho-pédagogiques (CMPP), souvent des associations de droit privé jouissant du statut d'établissement médico-social.
c) La question de la scolarisation des enfants atteints de TSA
Parmi les critères qui expliquent le départ en Belgique, les méthodes de scolarisation des enfants atteints de TSA jouent un rôle prépondérant. La France et la Belgique ont adopté en la matière deux philosophies différentes. Depuis la loi du 11 février 2005 81 ( * ) , la France prône un modèle de scolarité inclusive avec intégration des enfants handicapés dans le milieu ordinaire . Cette intégration peut se faire soit avec l'appui d'assistants de vie scolaire (AVS), soit dans le cadre de structures réduites adaptées telles les classes pour l'inclusion scolaire (Clis) et les unités localisées pour l'inclusion scolaire (Ulis). La Belgique quant à elle offre la possibilité d'une scolarisation spécialisée. Dans le cas des enfants atteints de TSA, dont l'intégration en milieu scolaire ordinaire est le plus souvent très difficile, les familles et les associations auditionnées par vos rapporteurs reconnaissent que l'option belge emporte souvent la préférence en raison du suivi personnalisé et adapté dont l'enfant fait l'objet.
Il semblerait en effet qu'en France les enfants atteints de TSA soient insuffisamment accompagnés et préparés à une immersion dans le milieu ordinaire . Plusieurs associations chiffrent à environ 5 % le taux de scolarisation en milieu ordinaire des enfants atteints de TSA. Les raisons sont de deux ordres : les AVS ne bénéficient pas d'une formation adaptée au suivi rapproché d'un handicap parfois très lourd, et l'investissement de l'Éducation nationale se révèle souvent insuffisant (en termes d'information et de formation des maîtres notamment) en raison de la relégation de la question du handicap à l'école à la compétence des ministères sociaux.
En réaction à ces constats, le Président de la République a annoncé, lors de la clôture de la Conférence nationale de handicap du 19 mai 2016, la conversion progressive sur cinq ans des 56 000 contrats aidés d'AVS en contrats d' accompagnants des élèves en situation de handicap (AESH) .
Contrairement aux contrats aidés, ces contrats d'AESH pourront être convertis en CDI à l'échéance de six ans d'exercice. La mesure a pour objectif de stabiliser et de pérenniser dans leur emploi des personnels dont la compétence est indispensable. La « cdéisation » de ces personnels aura pour impact d'affermir leur compétence dans le suivi d'enfants handicapés et d'ainsi mieux assurer leur immersion.
Vos rapporteurs tiennent de surcroît à mentionner le succès des unités d'enseignement maternelles.
|
La scolarisation des enfants atteints de TSA en maternelle : un exemple de réussite Implantées en écoles maternelles ordinaires, les unités d'enseignement maternelles (UEM) associent enseignants et professionnels médico-sociaux et permettant ainsi une complémentarité des interventions scolaires et médico-sociales ou sanitaires dans une unité de lieu. Elles rassemblent généralement sept à huit enfants atteints de TSA avec un fort encadrement : un instituteur spécialisé recruté par l'Éducation nationale et six à sept personnes du secteur médico-social. Les résultats sont très positifs et la mobilisation des acteurs (ARS et rectorats) importante. On dénombre actuellement une soixantaine d'UEM sur le territoire. Le plan autisme 2013-2017 en a fait une de ses priorités en consacrant 28 millions d'euros à la création sur trois ans de 110 nouvelles UEM. Il convient toutefois de souligner que ces dispositifs ne restent accessibles qu'aux enfants ayant fait l'objet d'un dépistage précoce de leur TSA. |
Malheureusement, au-delà de l'école maternelle, il est fréquent que les enfants atteints de TSA n'aient pas accès, en raison de la lourdeur de leur handicap, à un accompagnement en milieu ordinaire avec AVS ou en Clis/Ulis 82 ( * ) . Dans la plupart des cas, ils reçoivent de la CDAPH une orientation en IME. Or, ce type d'établissement médico-social, dont la très grande majorité reste à gestion associative, n'a souvent pas les moyens en personnel d'assurer une scolarisation adaptée.
Ce problème de la scolarisation post-maternelle des enfants atteints de TSA a conduit des acteurs associatifs à mener plusieurs expérimentations.
L'association des parents de jeunes handicapés (Apajh) a notamment endossé la gestion dans le département de l'Ain d'un IME contigu à une école primaire . Cette structure assure un suivi éducatif grâce au détachement de deux instituteurs dans l'IME et permet l'immersion modulée (par demi-journée) des élèves autistes dans les classes ordinaires de l'école. Selon vos rapporteurs, cet exemple isolé, réalisé à budget constant, devrait être encouragé.
|
Proposition n° 38 : encourager les créations d'établissements médico-sociaux du secteur enfant à proximité d'écoles ; favoriser le détachement de personnels de l'Éducation nationale afin que ces derniers puissent y exécuter une partie de leur service. |
3. Favoriser certains dispositifs d'urgence ou d'exception qui luttent ponctuellement contre les ruptures de parcours
Vos rapporteurs ont déjà, dans les développements précédents, exposé leurs préconisations quant à l'évolution nécessaire que devait connaître l'offre médico-sociale dans le secteur des personnes handicapées. Néanmoins, les personnes atteintes de TSA présentant une vulnérabilité particulièrement élevée quant aux accidents de parcours et aux failles relevées dans le système existant, il leur est apparu important d'insister sur plusieurs adaptations qui leur seraient propres .
a) Des équipes mobiles spécialisées dans le traitement des TSA pour faciliter les transitions dans la prise en charge
Les ruptures de parcours intervenant dans les cas de handicap lié à des TSA nécessitent, en raison de leur gravité, une réaction rapide, qu'une structure légère peut plus facilement assurer. Ainsi, l'ARS d'Ile-de-France a instauré quatre unités mobiles interdépartementales (Umi) chargées d'épauler directement les structures médico-sociales, lorsqu'une personne présentant un TSA engendre un phénomène d'épuisement des équipes et présente la menace d'une rupture. Appartenant au secteur sanitaire, ces quatre Umi ont pour mission, chacune au sein de son territoire, d'aider et de soutenir les institutions et les familles confrontées à des situations complexes de personnes avec autisme. Chaque Umi est un service d'action rapide composé d'une équipe légère et pluridisciplinaire (comprenant un médecin psychiatre, un éducateur-coordinateur, une infirmière, une psychologue, une assistante sociale et une secrétaire), qui développe en priorité des solutions alternatives à l'hospitalisation psychiatrique et qui mène auprès des familles concernées des actions de prévention, d'évaluation, d'apaisement et de réinsertion. Dans le cas de l'Ile-de-France, ces Umi peuvent prendre le relais de l'unité sanitaire interdépartementale d'accueil temporaire d'urgence (Usidatu) de la Pitié-Salpêtrière, créée en juin 2012 spécifiquement pour les patients atteints d'autisme et qui peut prendre en charge sept patients.
L'idée de l'unité mobile a connu un succès grandissant. L'ARS Rhône-Alpes s'est par exemple dotée en 2012 d'une « équipe mobile d'accompagnement médico-social » spécialisée dans l'autisme et les TED, en faisant le choix de restreindre son champ à l'échelle départementale. Composée de sept à huit professionnels, l'équipe travaille en lien avec la MDPH avec laquelle elle a signé une convention lui permettant d'agir sans avis préalable de la CDAPH, afin d'éviter les délais de traitement qui, dans les meilleurs cas, peuvent s'élever à 4 mois. Encouragée par ce premier succès, l'ARS Rhône-Alpes a lancé un appel à projet pour doter chaque département de la région d'une équipe mobile.
Les avantages et les opportunités liés aux unités mobiles sont nombreux . Leur coût est faible en raison d'une équipe peu nombreuse et d'une absence d'investissement immobilier et leurs résultats sont particulièrement encourageants grâce à la spécialisation de leurs membres et à la souplesse de la structure. Une de leurs finalités doit être également de contribuer au dépistage précoce de l'autisme chez l'enfant , étape cruciale dont on sait qu'elle est souvent source d'une non-connaissance du handicap et de traitements inadéquats.
|
Proposition n° 39 : inciter les ARS à doter leur région à terme d'une unité mobile par département. |
b) Des unités de répit entre établissements pour prévenir les ruptures
Une autre solution à favoriser consiste à exploiter une des possibilités données par les exemptions de la procédure d'appel à projet. L'ARS d'Ile-de-France a ainsi lancé la création d'unités de répit renforcées pour les situations très complexes d'autisme. Dans le cadre d'une réflexion sur l'accueil temporaire et les situations complexes, l'ARS s'apprête à lancer un appel à candidatures pour quatre unités renforcées de répit de six places chacune (trois unités orientées sur les TSA et une unité ciblée sur les enfants). Il s'agira d'extensions non importantes de Mas existantes, ce qui les exempte de la procédure d'appel à projet.
L'objectif est, pour les cas les plus complexes, de stabiliser la situation et, dès l'entrée en structure, de chercher ce que pourra être la solution définitive. Une durée de séjour de neuf mois maximum et un taux d'encadrement très élevé sont prévus. Ainsi pourra s'effectuer le répit du personnel, dont le défaut est à l'origine de nombreuses ruptures.
|
Proposition n° 40 : inciter les ARS à favoriser les extensions non importantes spécialisées dans le traitement des TSA afin d'assurer le répit des personnels de la structure existante. |
c) L'expérimentation du gestionnaire de cas
Pour le suivi de situations particulièrement complexes, une autre solution consisterait à emprunter le modèle du gestionnaire de cas selon la méthode Maia , jusqu'ici réservé au secteur des personnes âgées.
|
La méthode Maia et le gestionnaire de cas La méthode d'action pour l'intégration des services d'aide et de soins dans le champ de l'autonomie (Maia) est une méthode qui associe tous les acteurs engagés dans l'accompagnement des personnes âgées de 60 ans et plus en perte d'autonomie et de leurs aidants grâce à une démarche novatrice : l'intégration des services d'aide et de soins . L'intégration conduit tous les acteurs à construire leurs moyens d'action, leurs outils collaboratifs, et à partager les actions elles-mêmes et la responsabilité de leur conduite. Cette approche permet d'apporter une réponse décloisonnée et adaptée aux besoins de la personne âgée (accueil, information, orientation et mise en place de soins, d'aides ou de prestations), quelle que soit la structure à laquelle elle s'adresse. Pour les personnes âgées en situation complexe, un suivi intensif au long cours est mis en oeuvre par un gestionnaire de cas (c'est là une nouvelle compétence professionnelle). Il est l'interlocuteur direct de la personne, du médecin traitant, des professionnels intervenant à domicile et devient le référent des situations complexes . Ce faisant, il contribue à améliorer l'organisation du système de prise en charge en identifiant les éventuels dysfonctionnements observés sur le territoire. Source : CNSA. |
Contrairement aux unités mobiles et aux unités de répit, l'extension au domaine de l'autisme du gestionnaire de cas relève moins d'une démarche novatrice que d'un effort organisationnel. L'ARS Ile-de-France a décidé de mener une expérimentation dans ce sens dans quatre départements. Le but est d'identifier un responsable unique dont la mission sera d'organiser une « table tactique », c'est-à-dire une réunion des différents intervenants pour aboutir à un diagnostic et à des outils de suivi partagés pour des prises en charge au long cours. L'expérimentation durera trois ans (pour un montant de 160 000 euros en année pleine, destinés à financer un pilote et un gestionnaire de cas). Elle sera étendue à l'ensemble du champ du handicap si elle s'avère positive et sous réserve de financements pérennes.
Ce dispositif s'inscrit pleinement en double cohérence avec le rapport Piveteau selon lequel il ne faut plus raisonner en créations de places mais en « réponses globales » comportant un ensemble coordonné d'autres services sanitaires et sociaux garantissant un parcours sans rupture et avec les fiches action 14 (« continuité des parcours ») et 15 (« gestion et réponse coordonnée aux troubles du comportement sévère ») du plan autisme 2013-2017.
Il y est cependant trop timidement exposé . La fiche action 14 ne fait aucune mention du gestionnaire de cas et se contente de proposer de « mettre en place dans chaque région une organisation fonctionnelle graduée et lisible, incluant le diagnostic à tous âges et la conception de plates-formes de coordination ». La fiche action 15 s'en rapproche davantage en proposant « au niveau national, un cahier des charges propre à décrire une réponse territoriale intégrée pour soutenir les équipes médico-sociales dans l'accompagnement des personnes avec troubles du comportement sévères » qui viserait à « promouvoir, développer de nouveaux modes de coopération entre les acteurs des champs de la prévention, du soin, de l'accompagnement médico-social. » Si l'intention est bonne, elle n'est que très partiellement décrite et le calendrier proposé pour l'atteindre (2014-2015) est déjà dépassé. Aucune mention n'est faite des expérimentations déjà menées au niveau régional ou départemental (le Pas-de-Calais a mis en place des « maisons de l'autonomie » territorialisées , qui présentent un guichet intégré personnes âgées et personnes handicapées). Or, selon vos rapporteurs, il ne peut être apporté de réponse adaptée aux cas les plus graves de ruptures liées aux TSA qu'à l'aide des outils les plus intégrés.
CONCLUSION
___________
À l'issue des travaux de la mission d'information, vos rapporteurs souhaitent formuler trois grandes séries de remarques, dont ils espèrent qu'elles guideront non seulement l'action des pouvoirs publics à l'égard de nos concitoyens pris en charge à l'étranger, mais également les orientations de la politique du handicap à venir.
Malgré les progrès faits en matière de recensement des publics concernés et la communauté accrue du travail des acteurs, il demeure une certaine opacité sur le suivi des personnes dont la prise en charge donne lieu à une double tarification. Le grand enjeu de la prise en charge à l'étranger réside actuellement dans la centralisation des données relevant de la compétence des conseils départementaux. Divers acteurs pourraient être sollicités (ADF, CNSA, commission ad hoc ) pour accomplir cette mission dont l'urgence est réelle. La prise en charge à l'étranger n'est en effet supportable par les pouvoirs publics qu'à la double condition d'une transparence totale des établissements assurant l'accueil des personnes et d'une information exhaustive des financeurs.
Les impulsions données par le Gouvernement à la redéfinition de la politique du handicap ont sans doute permis la construction d'un nouveau paradigme : le projet de vie de la personne comme fil conducteur de la prise en charge . Ce programme ambitieux reste complexe à appliquer, dans un paysage aux structures bien établies où les cloisonnements - financiers comme d'agrément - restent nombreux. Ce rapport se prononce résolument en faveur d'une porosité accrue entre les établissements et souhaite que leurs moyens, leurs personnels, leur savoir-faire soient davantage mutualisés au profit d'une continuité des parcours.
Pour finir, un mot de notre histoire récente. Notre pays s'est engagé, depuis le vote de la grande loi du 11 février 2005, dans le beau projet d'une société plus inclusive et plus ouverte à l'égard des personnes en situation de handicap. Ce texte, dont l'ambition est d'abolir les murs qui peuvent aisément les séparer du reste de la communauté nationale, doit sans cesse nous conduire à repenser la place du handicap, à ne plus l'envisager seulement comme un objet de soins, mais comme un potentiel à développer.
GLOSSAIRE
___________
AAP : appel à projet
APC : autorisation de prise en charge
ARS : agence régionale de santé
ATC : autorité de tarification et de contrôle
Aviq : agence pour une vie de qualité
CDAPH : commission des droits et de l'autonomie des personnes handicapées
CNSA : caisse nationale de solidarité pour l'autonomie
Cpom : contrat pluriannuel d'objectif et de moyens
Dop : dispositif d'orientation permanent
EPE : équipe pluridisciplinaire d'évaluation
ESMS : établissement et service médico-social
Fam : foyer d'accueil médicalisé
GOS : groupement opérationnel de synthèse
IME : institut médico-éducatif
Itep : institut thérapeutique, éducatif et pédagogique
Mas : maison d'accueil spécialisé
MDPH : maison départementale des personnes handicapées
OGD : objectif global de dépenses
Ondam : objectif national de dépenses d'assurance maladie
Pag : plan d'accompagnement global
Ror : répertoire opérationnel de ressources
Samsah : service d'accompagnement médico-social de l'adulte handicapé
SAVS : service d'accompagnement à la vie sociale
Sessad : service d'éducation spéciale et de soins à domicile
EXAMEN EN COMMISSION
___________
Mercredi 14 décembre 2016
Présidence de M. Gérard Dériot, vice-président
M. Gérard Dériot , président. - Nous entamons la présentation du rapport d'information de nos collègues Claire-Lise Campion et Philippe Mouiller relatif à la prise en charge de personnes handicapées en dehors du territoire national.
M. Philippe Mouiller , rapporteur . - La prise en charge des personnes handicapées françaises dans des établissements situés en-dehors du territoire national, qui a fait l'objet du travail de notre mission d'information, puise ses racines dans un phénomène dont l'actualité s'est emparée depuis quelques années, lui conférant ainsi une portée considérable. Notre haute assemblée s'en était déjà saisie lors du débat autour du projet de loi de financement de la sécurité sociale pour 2016, au cours duquel nous nous étions interrogés sur les modalités de prise en charge financière par l'assurance maladie de nos concitoyens frappés de handicap et soignés à l'étranger.
Devant l'importance d'un phénomène dont les incidences sont loin d'être seulement financières et qui touchent la question fondamentale de l'accueil réservé par notre société à la personne handicapée, notre président a décidé de la constitution d'une mission d'information dont les travaux seraient rapportés par deux membres de la commission des affaires sociales issus de deux sensibilités politiques différentes.
Un premier constat irrigue le travail que nous vous présentons : le départ de nos concitoyens, malgré la dimension dramatique dont il est parfois revêtu, est dans de nombreux cas motivé par une approche différente de la prise en charge en Belgique, qui peut la rendre aux yeux des familles plus souhaitable et mieux adaptée, et parfois par le manque de réponse adaptée à leur proximité.
Ce constat posé, le sujet sur lequel nous avons travaillé, parce qu'il touche au secret des foyers et au drame personnel que vivent les proches aidants, exige de nous que nous en définissions les termes avec tact et rigueur. Aujourd'hui, ce sont près de 6 800 personnes handicapées françaises qui sont hébergées et soignées dans un établissement médico-social en Belgique - plus particulièrement en Wallonie - et qui vivent donc séparées de leur famille. Ce chiffre important a de quoi interpeller. Nous avons voulu comprendre pourquoi un nombre aussi élevé de nos concitoyens frappés de handicap estimaient préférable d'être pris en charge à l'étranger plutôt que dans leur propre pays. Nous avons voulu connaître les motifs qui les ont conduits à ce choix.
Au-delà du problème de nature presque éthique qu'il soulève, le départ de personnes handicapées françaises en Belgique enclenche un ensemble de procédures complexes liées aux échanges entre acteurs de pays différents, complexité dont les familles se trouvent être les premières victimes. En vertu du droit communautaire, la protection sociale française est certes tenue d'assumer l'intégralité des soins prodigués à une personne contrainte de recourir à des services à l'étranger lorsque la France ne peut les lui fournir. Ce n'est donc pas à un problème strictement financier que les familles se trouvent confrontées mais plus à l'inquiétude et aux difficultés engendrées par la distance et par l'absence.
Mme Claire-Lise Campion , rapporteure . - La prise en charge des 1 451 enfants en Belgique se fait selon un circuit relativement bien défini : l'assurance maladie est l'unique interlocuteur des parents et les deux pays sont parvenus, par un partenariat dont nous détaillerons plus loin les modalités, à permettre un échange d'informations suffisant. En revanche, les adultes, au nombre de 5 350, qui représentent donc la grande majorité, ont à affronter des circuits bien plus complexes. En effet, passés 18 ans, l'offre médico-sociale à destination des personnes handicapées les contraint à un changement d'interlocuteurs : selon l'importance du handicap, la famille aura pour référent soit le conseil départemental seul - dans le cas des foyers de vie - soit le conseil départemental et l'assurance maladie - dans le cas des foyers d'accueil médicalisé. Les départs vers la Belgique ne sont donc plus contrôlés par un acteur unique mais par des acteurs multiples, rendant le recensement des personnes et le suivi de la qualité de la prise en charge beaucoup plus difficiles.
L'enjeu est de taille et l'impératif d'associer plus étroitement les conseils départementaux aux dispositifs de contrôle des établissements wallons où les personnes adultes sont accueillies a été récemment réaffirmé comme une priorité du Gouvernement.
Ces constats ont amené l'exécutif et la représentation nationale à se saisir en urgence du dossier. Afin de découpler la gestion de ces questions de l'agenda médiatique, les pouvoirs publics se sont attelés à la définition de propositions concrètes destinées à soulager ces familles et à remédier aux départs contraints.
Des solutions ont été proposées par le Gouvernement et ont eu le mérite d'apporter des réponses circonstanciées aux départs non souhaités de personnes handicapées en Belgique, sans pour autant occulter le traitement systémique des difficultés présentées par l'offre médico-sociale destinée aux personnes handicapées.
Trois grandes réponses apportées par le Gouvernement peuvent être distinguées.
La première a trait à nos concitoyens déjà accueillis sur place. En réaction à certains scandales relatifs à la qualité de la prise en charge en Belgique, le Gouvernement français et le Gouvernement de la région wallonne ont pris l'initiative en 2011 d'un accord-cadre qui a permis d'établir les bases d'une coopération transfrontalière dans l'objectif d'améliorer la prise en charge et les modalités de contrôle des établissements. Signé en 2011, entré en vigueur en 2014, cet accord-cadre est le fruit de l'engagement de deux majorités successives, également conscientes de l'urgence de la situation de nos compatriotes concernés. Il identifie l'agence régionale de santé des Hauts-de-France comme le centralisateur des données pour les deux pays - néanmoins uniquement pour les prises en charge financées par l'assurance maladie - et définit les modalités d'inspections communes transnationales, en partenariat avec l'agence pour une vie de qualité (Aviq), l'instance belge chargée du contrôle des structures médico-sociales. La commission de suivi de l'accord-cadre s'est récemment réunie le 16 novembre dernier et a permis au Gouvernement de renouveler son engagement dans le suivi des personnes handicapées expatriées et la lutte contre les départs subis.
M. Philippe Mouiller , rapporteur . - La seconde concerne nos concitoyens pour lesquels le départ en Belgique s'impose faute de solution adaptée sur le territoire national. Le fonds d'amorçage de 15 millions d'euros, entièrement financé sur des crédits de l'assurance maladie et dont le déploiement doit servir à financer des solutions alternatives aux départs contraints, tente de pallier ce problème des départs contraints. Les critères de ventilation de ce fonds entre les différentes régions prennent notamment en compte le nombre de départs relevés et ciblent donc les territoires les plus concernés. Partant de l'intention louable de consacrer pour la première fois un financement pérennisé au problème de la prise en charge en Belgique, les effets de ce fonds d'amorçage devront néanmoins faire l'objet d'une attention toute particulière de notre commission. Nous avons évoqué que l'un des principaux problèmes rencontrés par les familles d'adultes handicapés réside dans la multiplicité des acteurs concernés par la prise en charge - conseil départemental et assurance maladie. Or, les crédits de ce fonds d'amorçage étant uniquement prélevés sur l'Ondam médico-social, ils toucheront peu les prises en charge cofinancées par les conseils départementaux, qui ne bénéficieront donc pas de cette incitation financière. Cette difficulté, identifiée par le Gouvernement, ne pourra être surmontée qu'au prix d'une coopération renforcée entre les acteurs. Par ailleurs, ce secours financier apporté aux familles contraintes a reçu dans la loi de financement de la sécurité sociale pour 2017 des gages de pérennisation.
La troisième réponse est d'ordre structurel et engage une réforme profonde de l'orientation des personnes handicapées. Le grand chantier « réponse accompagnée pour tous », entamé par le Gouvernement à l'issue des préconisations du rapport remis par Denis Piveteau sur les ruptures de parcours, doit en effet définir un nouveau paradigme en la matière.
Cette ambitieuse réforme propose que la décision d'orientation émise par la commission des droits et de l'autonomie des personnes handicapées (CDAPH) ne soit plus seulement fondée sur les disponibilités de l'offre médico-sociale mais sur une évaluation individualisée des besoins de la personne. Voilà qui semble relever de l'évidence mais qui s'approche pourtant bel et bien de la révolution ! Car, trop souvent, un départ en Belgique s'explique par une décision d'orientation inadéquate parce que prise sans considération suffisante de la personne et de sa singularité. En co-construisant avec la personne et avec les acteurs concernés un « plan d'accompagnement global », la CDAPH permettra de limiter les ruptures de parcours ainsi que les départs par défaut de réponses adaptées. Là encore, il nous faudra montrer une vigilance particulière dans le suivi de cette réforme qui modifie profondément les pratiques des acteurs de l'orientation. Vingt-quatre départements se sont lancés dans cette expérimentation dont la généralisation est prévue pour le 1 er janvier 2018.
Soucieux d'étayer nos diagnostics par un retour d'expérience, Claire-Lise Campion et moi-même, accompagnés d'une délégation de notre commission des affaires sociales, avons effectué un déplacement de trois jours en Belgique et avons visité quatre établissements accueillant exclusivement des personnes handicapées françaises et nous avons pu constater que la prise en charge pouvait différer d'une structure à l'autre dans d'assez larges proportions. Nous avons aussi pu nous assurer de l'engagement de l'agence pour une vie de qualité dans le contrôle de ces structures. Malgré cela, la grande liberté laissée aux gestionnaires dans la définition de leur projet peut tout autant déboucher sur des réalisations d'excellente qualité que sur des structures qui peuvent parfois laisser un peu plus songeur. Plus que jamais, nous avons besoin que l'accord-cadre vive et que les contrôles conjoints qu'il prévoit soient fréquemment activés.
Mme Claire-Lise Campion , rapporteure . - À ce stade de la réflexion, notre mission d'information, bien consciente que la thématique apparemment isolée des personnes handicapées prises en charge en Belgique n'était pas dissociable d'un état des lieux de l'offre médico-sociale en France, a souhaité consacrer un volet de son travail aux perspectives d'améliorations à lui apporter.
Nous avons identifié trois grands axes d'amélioration qui doivent, selon nous, orienter la politique nationale du handicap dans les prochaines années. Le premier, dans la continuité des actions entamées par le Gouvernement, vise à retenir le parcours individualisé de la personne comme principal déterminant de l'offre. Le second, plus ambitieux, identifie les difficultés de réorganisation que connaissent aujourd'hui les établissements et les services médico-sociaux et propose plusieurs pistes de réformes et de simplification. Enfin, le troisième s'attarde davantage sur la situation des personnes atteintes d'autisme dont nous avons constaté qu'elles sont, en raison des spécificités liées à des handicaps parfois complexes, les premières victimes de parcours accidentés.
Nous formulons plusieurs propositions pour améliorer la continuité des parcours et limiter le plus possible les risques de ruptures. Elles s'articulent principalement autour de deux idées. Il faut d'abord garantir aux familles une information méticuleuse et la plus précise possible lorsque l'établissement rencontre des difficultés de prise en charge de la personne afin de leur laisser le temps de solliciter et de construire une solution alternative. Les textes existent mais leur application fait trop souvent défaut et nous devrons nous y montrer particulièrement attentifs, pas seulement en tant que législateurs mais aussi en tant qu'élus locaux.
Ensuite, il faut encourager la mise en réseau et les partenariats entre établissements afin que le parcours de la personne ne soit pas la préoccupation unique de la famille, mais puisse aussi se faire à l'initiative d'établissements et de services renseignés sur les besoins et aptes à offrir d'eux-mêmes une prise en charge plus adaptée. Ce pas important à franchir nécessite que les autorités de tarification et de contrôle accompagnent et encouragent ce dialogue inter-établissements. La généralisation des contrats pluriannuels d'objectifs et de moyens (Cpom) va indéniablement dans le sens que nous appelons de nos voeux.
M. Philippe Mouiller , rapporteur . - Dans la continuité de ce que nous venons d'évoquer concernant le nécessaire dialogue entre établissements, nous portons également plusieurs diagnostics sur l'offre médico-sociale à destination des personnes handicapées. Un constat tout d'abord. Nos auditions n'ont cessé de le confirmer : dans le cas des départs contraints en Belgique, la première cause est sans conteste le manque de places. Nous nous félicitons des réalisations des différents plans pluriannuels engagés depuis 2008, dont l'ambition réelle a conduit à quelques améliorations, mais le chantier est d'une ampleur telle que l'effort doit être poursuivi et accentué.
Conscients que les délais légaux et les contraintes des finances publiques retardent l'ouverture de places, nous proposons plusieurs ajustements qualitatifs de l'offre existante, au premier rang desquels une démarche de décloisonnement.
Un premier décloisonnement doit concerner les agréments attribués aux établissements. Nous souhaitons en effet favoriser les structures à agréments multiples afin d'assurer à la personne handicapée la plus grande continuité de parcours au sein du même établissement en fonction de l'évolution de ses besoins. Les principes qui doivent prévaloir en matière de prise en charge sont la souplesse et le primat du projet de vie de la personne handicapée sur le projet d'établissement. Nous sommes néanmoins bien conscients que pour prospérer comme structure intégrée, il faut pouvoir compter sur un effet de taille et une trésorerie de départ assez importante. Ces deux paramètres constituent un véritable défi pour les établissements.
Un deuxième décloisonnement doit être opéré dans les financements. Nous avons trop souvent entendu parler de fongibilité asymétrique des crédits sans en constater l'effectivité.
Rappelons brièvement qu'il s'agit d'autoriser, au sein de l'enveloppe globale de l'objectif national des dépenses d'assurance maladie (Ondam), le transfert de crédits originellement dédiés à des structures sanitaires vers des structures médico-sociales, sans que la réciproque ne soit possible. L'idée est excellente car, outre qu'elle favorise les moyens alloués aux structures accueillant nos concitoyens en situation de handicap, elle permet de développer la nécessaire complémentarité des sphères sanitaire et médico-sociale, qui fait encore trop souvent défaut. Elle est malheureusement trop peu appliquée. Trop de personnes handicapées sont encore orientées vers des hospitalisations psychiatriques non adaptées, par défaut de place en établissement médico-social.
Mme Claire-Lise Campion , rapporteure . - Une autre approche a retenu tout notre intérêt : la désinstitutionalisation. Elle désigne le mouvement visant à aider les personnes à gagner ou à reconquérir le contrôle de leur vie en tant que citoyens à part entière, en favorisant le plus possible leur intégration au milieu ordinaire. Autrement dit, la désinstitutionalisation tendrait à réduire les admissions en établissement aux cas les plus nécessaires et à étendre aux autres les solutions modulaires permettant le maintien de l'autonomie. Il pourrait être intéressant de définir une « stratégie de désinstitutionalisation » afin de mieux allouer les places effectivement installées et d'orienter vers l'accueil en établissement les cas les plus lourds, pour lesquels l'appui familial est insuffisant. Concrètement, la clef de répartition s'appuierait sur le degré de dépendance. Les handicaps mentaux et psychiques lourds doivent pouvoir continuer à bénéficier d'orientations en établissement, tandis que certains handicaps moteurs et psychiques légers pourraient se voir proposer des solutions de logement autonome avec un accompagnement serré et un étayage familial.
Une autre grande mutation à accompagner concerne la frontière d'âge. Trop de personnes handicapées, concernées ou non par les départs en Belgique, voient leur prise en charge interrompue du fait de la frontière étanche entre le secteur enfants et le secteur adultes. Les situations dites d'amendement Creton ont pu un temps permettre d'atténuer la brutalité de cette transition. Pour mémoire, il s'agit de permettre aux enfants handicapés de plus de 18 ans de demeurer dans la structure les accueillant de façon dérogatoire jusqu'à l'âge de 20 ans, en attendant qu'une place dans le secteur adultes se libère. Les limites de cet aménagement ont été rapidement atteintes. En décalant la frontière de deux ans, il n'est offert rien de plus aux familles qu'un simple sursis qui, une fois les 20 ans de leur enfant atteints, débouche sur la même impasse. Par ailleurs, il faut bien avoir conscience que les deux secteurs - enfants et adultes - ne se distinguent pas seulement par le critère d'âge mais aussi par la nature de la prise en charge. Qu'elle soit éducative, pédagogique ou comportementale, elle devient nécessairement plus médicalisée, plus standardisée quand l'âge de la personne rend ses progrès moins évidents et moins rapides.
Le recul de l'espérance de vie des personnes handicapées, dont on ne peut que se réjouir, doit nous amener à repenser, au cas par cas, les phases de la prise en charge. Il ne devrait plus s'agir seulement de raisonner selon la dichotomie minorité/majorité mais bien en « périodes de vie ».
Nous voudrions, avant de conclure, évoquer plus particulièrement la situation des personnes atteintes d'autisme, dont les troubles envahissants du développement ou du comportement les rendent particulièrement vulnérables aux ruptures de parcours et qui sont les principaux concernés par les départs en Belgique. Le troisième plan autisme 2013-2017, qui bénéficie d'un financement dédié de 205 millions d'euros a défini cinq axes de priorité : le diagnostic précoce, l'accompagnement tout au long de la vie, le soutien aux familles, le soutien de l'effort de recherche et la formation de l'ensemble des acteurs. Le Président de la République, poursuivant l'effort collectif en faveur de ce handicap en particulier, a annoncé, lors des conclusions de la dernière Conférence nationale du handicap, un quatrième plan autisme et la concentration des moyens sur le diagnostic.
M. Philippe Mouiller , rapporteur . - Malgré cela, deux grands défis, dont l'urgence n'est plus à démontrer, restent à relever. Le premier concerne la diffusion auprès des établissements accueillant des adultes frappés d'autisme des recommandations de bonne pratique de la Haute Autorité de santé. Ces dernières existent bel et bien pour la prise en charge des enfants mais leur publication se fait toujours attendre pour celle des adultes. Ce retard a d'importantes conséquences. D'une part, il maintient autour de la prise en charge des adultes atteints d'autisme une imprécision autant dommageable aux personnes qu'aux gestionnaires d'établissement. La définition d'un référentiel et l'identification des pratiques à encourager ainsi qu'à éviter sont très attendues par les familles et par les professionnels et doivent permettre de mieux structurer le traitement d'un handicap dont les formes sont plurielles. D'autre part, nous sommes convaincus que ce retard de publication explique en grande partie l'atonie de l'offre médico-sociale destinée à ces publics en particulier, en raison des risques que les incertitudes font peser sur les gestionnaires.
Le deuxième grand enjeu a trait aux orientations en établissement psychiatrique dont sont victimes les personnes atteintes d'autisme. Dans de nombreux cas, l'hospitalisation de ces personnes peut être décidée faute de pouvoir les orienter vers un établissement médico-social adapté. Parce que le handicap est trop lourd, trop complexe ou trop pluriel, l'offre disponible n'est pas en mesure de proposer une prise en charge adaptée et l'admission en centre hospitalier spécialisé est le seul recours qui s'offre à des familles souvent démunies. Mes chers collègues, la véritable mutation à porter dans le monde de l'autisme se trouve ici. Nous proposons que les autorités de tarification et de contrôle soient plus incitatives, via les procédures d'appel à projet et les différents régimes d'exonération qui leur ont été apportés, et encouragent le déploiement de projets expérimentaux, d'établissements innovants où le projet et le parcours de la personne primeront effectivement et où on ne pourra plus refuser personne sous prétexte « que, ce handicap-là, on ne sait pas le traiter ».
Compte tenu des nombreuses ramifications de notre sujet et parce que le phénomène des départs en Belgique nous interroge plus largement sur la place que nous devons faire aux personnes handicapées dans notre société, notre rapport contient quarante propositions, dont plusieurs se veulent ambitieuses et porteuses de réformes profondes.
M. Georges Labazée . - Je remercie vivement les deux rapporteurs de ce remarquable travail. Je souhaite faire part de trois observations. Vous évoquez les modalités de fléchage des crédits du fonds d'amorçage et semblez déplorer qu'ils ne concernent que partiellement les départements. Effectivement, eu égard aux dépenses de prestation de compensation du handicap (PCH) qu'ils ont à assumer, cela aurait été intéressant. Proposez-vous un correctif en la matière ? Ensuite, je crois qu'on ne pourra pas se dispenser d'une revalorisation de la PCH, dont le niveau est aujourd'hui trop bas. Enfin, permettez-moi de faire référence au rapport que je dois rendre à la secrétaire d'État aux personnes âgées, en tant que parlementaire en mission, sur les services d'aide à domicile (Saad). Mes auditions m'ont fait prendre conscience du désir de diversification de ces services, qui incluent de plus en plus le handicap dans leur offre. Or, les interventions auprès de personnes âgées et de personnes handicapées ne sont pas les mêmes. Envisagez-vous un effort de formation pour ces Saad qui souhaitent intervenir dans le champ du handicap ?
Mme Isabelle Debré . - Vous évoquez le manque de places ainsi que l'impératif de décloisonnement des agréments attribués aux établissements. Lors de notre voyage en Belgique avec Claire-Lise Campion, nous avions constaté que les normes d'installation des établissements y étaient beaucoup moins contraignantes. L'avez-vous constaté pour les établissements que vous avez visités et pensez-vous que nous devrions réformer le degré de contraintes des normes en France ?
M. Jean-Marie Morisset . - Pourriez-vous nous expliquer le fonctionnement du fonds d'amorçage ? Je rebondis sur la question de Georges Labazée concernant l'accès des départements à ce fonds. J'exprime une crainte quant à l'universalité des plans d'accompagnement globaux ; cela ne pourra marcher qu'à la condition d'un certain dynamisme de l'offre, que nous ne constatons pas aujourd'hui, en tout cas au niveau départemental. Je souhaitais aussi souligner le besoin de rénovation urgent de certains établissements existants, qui s'interdisent de participer à des appels à projet par peur de devoir engager des dépenses d'investissement qu'ils ne pourront pas assumer. Enfin, quelle place donneriez-vous aux établissements d'aide par le travail (Esat) dans les solutions alternatives à promouvoir face aux départs en Belgique ?
Mme Catherine Génisson . - Je m'associe aux remerciements adressés à nos rapporteurs. La proposition sur le décloisonnement retient particulièrement mon attention. La Belgique appréhende le handicap de façon fondamentalement différente : l'approche est avant tout soucieuse de continuité dans les soins, tout au long de la vie de la personne. En proposant un décloisonnement des agréments, nos rapporteurs proposent d'aller dans ce sens, ce que je crois tout à fait salutaire. Concernant l'autisme, permettez-moi de réagir à la résolution déposée à l'Assemblée nationale sur les recommandations de bonnes pratiques de la Haute Autorité de santé (HAS). Le législateur ne peut s'ériger en prescripteur médical.
M. Olivier Cigolotti . - Nous avons affaire en Belgique à un système à deux vitesses. Certains établissements reçoivent un agrément alors que d'autres, parfois des sociétés commerciales, accueillent la grande majorité de nos concitoyens. On peut légitimement s'interroger sur les avantages que les pouvoirs publics trouveraient actuellement à laisser perdurer une situation qui n'appelle d'eux qu'une prise en charge financière à distance.
Par ailleurs, vous évoquez le concept de désinstitutionalisation. Que recouvre-t-il exactement ? Enfin, je souhaitais vous interroger sur l'extension de ces départs, qui auparavant ne touchaient que les départements frontaliers et qui aujourd'hui semblent concerner l'ensemble du territoire français.
M. Philippe Mouiller , rapporteur . - Je répondrai globalement sur les problèmes relatifs à l'insuffisance de l'offre. Nous nous accordons tous sur l'aporie financière des départements. Non seulement les crédits du fonds d'amorçage ne les concernent pas mais ils sont en plus soumis à une pression importante de développement de l'offre à venir et de rénovation de l'offre existante. L'entrave n'est néanmoins pas seulement financière. Nous proposons dans notre rapport de repenser le système des appels à projets afin de rendre le développement de l'offre plus rapide et de consommer effectivement les crédits notifiés par les grands plans de créations de places. Nous souhaitons également rationaliser l'offre existante en la concentrant sur les profils les plus complexes et en favorisant le logement familial ou le logement semi-autonome pour les autres profils. Il nous faut proposer des solutions réalistes au regard de la tension sur l'offre et de la demande toujours plus croissante.
Monsieur Labazée, le renfort financier de la PCH serait souhaitable mais je crains que l'état des finances départementales ne le rende impossible. En revanche, je vous rejoins tout à fait sur l'effort de formation à faire porter sur les Saad pour les rendre compétents en matière de handicap, même s'il existe déjà des services de soins infirmiers à domicile (Ssiad) dont c'est en partie la mission.
Mme Claire-Lise Campion , rapporteure . - Je souhaiterais pour ma part répondre aux questions relatives aux normes applicables en France et en Belgique. Il est certain qu'en Belgique, les normes pour ouvrir un établissement accueillant des personnes handicapées sont bien moins contraignantes. Pour autant, il ne faudrait pas que nous allions vers trop de dérégulation. Il ne s'agit pas pour nous de nous calquer sur le modèle belge, précisément au moment où la législation wallonne vise à aligner le régime des établissements titulaires d'une autorisation de prise en charge (APC), qui fait l'objet de critiques, sur celui des établissements agréés. Dans le même temps, l'accord-cadre franco-wallon a pour ambition de veiller, via des inspections conjointes entre les deux États, à la qualité de la prise en charge selon des standards définis par convention par les autorités françaises.
Catherine Génisson a évoqué le décloisonnement. Il est en effet nécessaire que nous engagions cette évolution. Nous appelons de nos voeux le pluri-agrément des établissements. Nous regrettons de n'avoir pu nous rendre à la fondation John-Bost qui, depuis plus d'une centaine d'années, fonctionne de façon à offrir à une personne handicapée l'accueil tout au long de la vie en prenant en compte les mutations nécessaires de la prise en charge. Concernant l'autisme, sans être des prescripteurs médicaux, nous avons un devoir de vigilance quant aux recommandations de la HAS et quant à leur application. Ces recommandations ne sont toujours pas publiées concernant les adultes atteints d'autisme.
Pour répondre à Olivier Cigolotti, s'agissant de la désinstitutionalisation, je pense qu'il s'agit de quelque chose d'attendu par certaines personnes handicapées, désireuses que leur autonomie soit valorisée. Enfin, les personnes prises en charges en Suisse ou en Espagne forment un contingent très limité en comparaison des personnes installées en Belgique.
M. Philippe Mouiller , rapporteur . - Je souhaitais revenir sur les critères de ventilation du fonds d'amorçage. Sur les 15 millions d'euros, 10 ont déjà été dépensés et 5 restent encore à répartir. Ces crédits se concentrent sur les territoires particulièrement concernés par les départs, donc surtout le Nord, le Pas-de-Calais et l'Ile-de-France.
Toujours sur les questions financières, gardons en tête que le financement global, État et départements confondus, de la prise en charge des personnes en Belgique s'élève à 400 millions d'euros, dont le montant dont être comparé à celui, plus modeste, du fonds d'amorçage. Il s'agit de nous interroger sur les moyens qu'il aurait été possible de déployer sur le territoire national à l'aide de ces 400 millions d'euros. Pour aller plus loin, Claire-Lise Campion évoquait à l'instant la désinstitutionalisation et la nécessité de prioriser l'accueil en établissement pour les cas de handicap les plus lourds. Cette stratégie, si elle est retenue, doit s'accompagner d'une rénovation des modalités de financement des établissements, dont on doit pouvoir faire évoluer la dotation en fonction de la complexité des profils dont ils acceptent la prise en charge.
Je souhaite enfin apporter une précision quant aux partenariats conclus avec la Belgique dans le suivi de la qualité de la prise en charge de nos concitoyens. Il est urgent que les départements y prennent toute leur part, les données actuellement centralisées par l'ARS des Hauts-de-France ne les incluant pas.
M. René-Paul Savary . - Je souhaite vous faire part d'un témoignage local, en tant qu'élu de la Marne. Dans mon département, 72 personnes handicapées sont prises en charge en Belgique dans trois établissements agréés et contrôlés. Il faut savoir que l'ouverture d'un établissement cofinancé par le conseil départemental représente un coût important en matière de fonctionnement, au minimum porté à 1,2 million d'euros par unité ouverte, avec des seuils d'ouverture minimaux de 40 places.
La gageure financière ne se limite pas à la question des ouvertures d'établissements. Vous avez évoqué la réforme profonde de la « réponse accompagnée pour tous » qui déterminera désormais les orientations de la personne en fonction des projets de vie individualisés. Il faut savoir que si la personne ne trouve pas d'établissement correspondant à ce projet, le département sera tenu de verser une PCH pouvant parfois atteindre jusqu'à 12 000 euros par mois. Pour reprendre l'exemple de mon département, la dotation de l'État pour la PCH, qui s'élève à 5 millions d'euros, serait alors très rapidement absorbée. En revanche, le département ne prend pas en charge l'accueil en maison d'accueil spécialisé (Mas). Il faut donc être attentif aux orientations prononcées par la CDAPH et à leurs incidences financières pour les différents acteurs.
En tant que rapporteur du secteur médico-social de la loi de financement de la sécurité sociale (LFSS), je m'inquièterai des crédits alloués au plan d'aide à l'investissement (PAI), financés sur les réserves de la caisse nationale de la solidarité pour l'autonomie (CNSA), qui sont par nature non pérennes. Ces crédits doivent financer la rénovation de l'offre médico-sociale existante et nous ne connaissons toujours pas les conditions de leur renouvellement.
Pour aller dans votre sens ainsi que dans celui de nos collègues, la Belgique prend effectivement le handicap en compte de façon globale, alors que nous en sommes restés à une approche segmentée, ce qui n'est pas pertinent pour les personnes atteintes de polyhandicap.
M. Dominique Watrin . - Ayant fait partie de la délégation sénatoriale s'étant rendue en Belgique, je souhaitais saluer l'excellent climat que nos rapporteurs ont su entretenir au cours de nos travaux. Je les rejoins dans leurs conclusions, même si je note que quelques-unes de leurs propositions me paraissent pécher par modestie. Vous êtes passés un peu rapidement sur les nécessaires créations de places. Selon la CNSA, 4 729 places en établissements et en services vont être créées sur la période 2016-2019, faisant ainsi évoluer sur un an l'offre de 3 % pour le public adulte et de 1,5 % pour le public enfant. C'est tout de même très peu. La critique rejoint le niveau du fonds d'amorçage, qu'on peut trouver insuffisant au regard des objectifs. À titre d'exemple, la région Hauts-de-France, pourtant destinataire de 3 millions d'euros, donc d'une fraction importante de ce fonds, a calculé que ce montant ne permettrait que l'ouverture de 38 places en Mas, pour un besoin de 11 000 personnes.
Je vous ferais aussi part de mon scepticisme quant à la stratégie de désinstitutionalisation. Il n'y a pas de raison que les familles, qui ont la charge d'un enfant frappé d'un handicap pas forcément qualifié de « lourd », se voient défavorisées par rapport aux autres. Elles sont elles aussi fortement mises à l'épreuve.
Concernant la prise en charge en Belgique, même s'il me faut mentionner les dérives mercantiles qui peuvent exister, on est contraint de leur reconnaître deux grands atouts qualitatifs sur nous : leur capacité à accompagner les cas les plus lourds, que certains établissements français hésitent à accueillir lorsqu'ils ne cadrent pas avec le projet de l'établissement, et la véritable inclusion scolaire des enfants handicapés. De ce point de vue-là, nous avons encore de considérables progrès à accomplir.
M. Yves Daudigny . - J'habite un département frontalier de la Belgique et connais bien ces problématiques. Il faut rappeler que, pour quelques-uns d'entre eux, ces départs se traduisent par de véritables réussites. Outre cela, je souhaitais évoquer deux points. En premier lieu, celui de l'orientation en établissement psychiatrique de personnes atteintes de handicap mental lourd : l'attrait pour la Belgique semble s'expliquer par l'existence d'une offre spécifique destinée à ces publics, alors que rien n'est prévu en France... En second lieu, avez-vous envisagé les situations où les enfants atteints d'autisme sont placés, au titre de l'aide sociale à l'enfance, chez leurs grands-parents ?
Mme Corinne Imbert . - Je voulais vous faire part de mon expérience d'élue locale de Charente-Maritime. Nous avons mis en place un observatoire départemental chargé de l'objectivation du nombre de places disponibles au sein des établissements et du suivi des listes d'attente. Cela appelle un vrai travail collaboratif avec les gestionnaires d'établissements qui montrent parfois des réticences aisément surmontables.
Nous nous sommes aussi beaucoup servis des Cpom pour opérer des redéploiements. Les taux d'occupation de certains foyers d'hébergement et Esat affichaient des niveaux insuffisants, ce qui nous a incités à les reconvertir en foyers occupationnels et en services d'accueil médico-social pour adulte handicapé (Samsah). Il en a résulté une création de 120 places à moyens constants.
La question du diagnostic précoce de l'autisme chez l'enfant est de première importance. Il arrive qu'on en vienne au placement de l'enfant au titre de l'aide sociale à l'enfance lorsque le diagnostic est contesté par les parents.
Enfin, comment est traitée la question des personnes handicapées vieillissantes en Belgique ?
Mme Élisabeth Doineau . - Je me réjouis des propositions contenues dans ce rapport, qui vont nous permettre de sortir des seules incantations. J'engage avant toute chose la commission à la prudence concernant les jugements émis sur la prise en charge en Belgique ; je rappelle qu'elle vient pallier des carences de l'offre en France et que nous devrions d'abord diriger la critique sur nous-mêmes.
Par ailleurs, le montant de 400 millions d'euros mentionné par Philippe Mouiller n'est pas si considérable comparé aux moyens consacrés à d'autres politiques publiques. La question des départs en Belgique résulte moins d'un problème financier que du choix des priorités politiques. Les 15 millions d'euros du fonds d'amorçage - montant bien modeste - confirment bien cette idée.
À mon tour de faire part de mon expérience d'élue locale. Nous accueillons en ce moment en Mayenne deux jumelles atteintes d'autisme, dont la prise en charge s'élève à 300 000 euros par an. Nous avons pu constater que la construction d'une solution adaptée ne pouvait se dispenser de la participation de tous les acteurs - département et ARS. Le multi-partenariat et l'inter-professionnalité sont, à mon sens, les deux dynamiques à encourager en ce sens. J'en veux pour exemple les grandes difficultés qu'éprouvent les parents d'enfants handicapés à monter des projets d'établissements. Nous peinons encore à leur apporter le soutien financier, logistique et administratif qui doit venir en appui de leurs idées.
Mme Michelle Meunier . - Je joins mes félicitations à celles de mes collègues pour la qualité de ce rapport. Parmi les quarante propositions que vous exposerez, laquelle vous paraît être la plus importante ? Pour ma part, je pense que beaucoup relève de l'éducation précoce et du repérage. Par ailleurs, quelles suites pensez-vous donner à ce travail ?
M. Philippe Mouiller , rapporteur . - Je partage beaucoup des remarques de René-Paul Savary. Je reviens sur le niveau du fonds d'amorçage qui est appelé à être pérennisé. Le montant de 15 millions d'euros est évidemment insuffisant pour apporter une réponse d'ampleur, mais le Gouvernement a assuré que son financement serait abondé d'année en année, ce qu'il convient de garder en tête. Néanmoins, la politique nationale du handicap souffre de financements souvent mal définis et priorisés. Les sources de recettes ne sont pas toujours pérennes - les réserves de la CNSA en sont l'exemple-type - alors que les besoins exprimés le sont.
Nos travaux m'ont progressivement fait prendre conscience que la réponse à apporter au problème n'était pas uniquement quantitative - le nombre de places - mais aussi qualitative. Je répète mon attachement à la désinstitutionalisation : il n'est pas normal que des familles se retrouvent à gérer des handicaps très lourds à la maison avec la PCH pour seul renfort financier, quand des établissements ne prennent en charge que des cas moins complexes. En redéfinissant leur dotation en fonction de la complexité des profils accueillis, on devrait pouvoir permettre aux établissements de décharger les familles.
L'expérience décrite par Corinne Imbert illustre très bien les vertus du Cpom. Une offre assouplie est nécessairement plus réactive aux besoins. Les obstacles administratifs, qu'ils soient liés aux appels à projet, aux mono-agréments, à la fongibilité insuffisante, sont encore malheureusement trop nombreux. Encore une fois, il ne s'agit pas là de manquer de moyens mais d'être administrativement empêché de les employer.
Quant aux suites de notre travail, il m'est difficile de vous répondre maintenant, mais je souhaite que nos propositions soient portées après les prochaines échéances électorales.
Mme Claire-Lise Campion , rapporteure . - La pérennisation du fonds d'amorçage a bien été clairement annoncée par la secrétaire d'État chargée des personnes handicapées. J'entends le scepticisme de Dominique Watrin sur la désinstitutionalisation mais je reste convaincue qu'il nous faut aller dans ce sens, d'autant que c'est une attente réellement exprimée par les personnes handicapées et leur famille.
La question d'Yves Daudigny me permet d'aborder la question délicate de l'aide sociale à l'enfance et de son articulation difficile avec la question du handicap de l'enfant. Le sujet est d'une extrême gravité : il n'est pas normal que les services sociaux soient sollicités en cas de contestation par les parents du diagnostic posé sur leur enfant.
Pour répondre à Michelle Meunier sur la place accordée à l'Éducation nationale dans notre rapport, une de nos propositions s'appuie sur une expérimentation menée par l'association de parents de jeunes handicapés (Apajh) dans le département de l'Ain. Il s'agit d'ouvrir des unités d'enseignement maternel (UEM) à proximité des écoles et de permettre une mobilité des personnels enseignants entre les deux structures. Nous souhaitons que ces unités soient généralisées à tous les départements.
M. Olivier Cadic . - En tant que sénateur représentant les Français de l'étranger, je peux témoigner de l'importance de ces sujets pour nos concitoyens expatriés. On parle très rarement de ces départs à l'étranger et j'espère que votre rapport leur apportera la notoriété nécessaire. Vous n'avez pas mentionné la question du personnel français employé par les établissements belges. Ils m'ont fait part des avantages importants que le travail en Belgique présentait sur la France. Peut-on envisager une amélioration du travail des éducateurs et des personnels spécialisés en France ? De façon générale, je rejoins Dominique Watrin sur les différences culturelles entre les deux pays concernant la perception du handicap.
Vous avez évoqué les plans de créations de places. Vous paraissent-ils assez ambitieux et de nature à véritablement endiguer le phénomène ? Sur la question des normes, j'entends bien l'inquiétude de Claire-Lise Campion sur la dérégulation excessive, mais je suis convaincu qu'il va nous falloir évoluer vers moins d'entraves administratives.
Mme Annie David . - Je m'associe aux remerciements qui vous ont été adressés. Plutôt que de reprendre les sujets déjà abordés par nos collègues, je voulais évoquer un pan du problème qui ne rentre que partiellement dans le cadre de votre mission. Je suis en effet beaucoup sollicitée sur des départs en Belgique consécutifs à des maltraitances subies par des enfants handicapés dans des établissements français. Il nous faudra un jour aborder le sujet de la prise en compte de la parole de l'enfant handicapé. Le Conseil national de la protection de l'enfance (CNPE), qui vient d'être mis en place par la ministre de l'enfance, des familles et des droits des femmes, aura-t-il compétence pour les questions relatives aux enfants handicapés ? Je suis convaincue qu'une part non négligeable des départs en Belgique s'explique par la fuite de situations de maltraitance, dont je suis obligée de constater qu'elles sont de plus en plus fréquentes.
Je rejoins les rapporteurs sur le constat qu'ils posent de l'insuffisance de l'offre spécialisée pour les personnes atteintes d'autisme. L'absence de structure adaptée et la saturation des établissements psychiatriques ôtent toute possibilité de prise en charge pour ces publics qui sont obligés de recourir aux centres hospitaliers ordinaires, où les personnels ne sont absolument pas formés pour les soigner.
M. Michel Forissier . - Je prendrais volontiers le contrepied de certains de mes collègues sur le poids excessif des normes dans les établissements pour personnes handicapées. La prise en charge du handicap ne me semble pas se prêter aussi bien que d'autres secteurs au procès de l'inflation normative.
La désinstitutionalisation est une excellente idée. Mais le développement des logements semi-autonomes ne s'appuie aujourd'hui que sur l'initiative de certains bénévoles. Le secteur associatif n'est pas encore suffisamment investi dans le domaine. De toute évidence, ce seront les collectivités territoriales qui devront se charger de cette impulsion. Le département du Rhône a expérimenté l'attribution d'une aide financière à tous les bailleurs sociaux qui réservaient 5 % de leur parc aux logements adaptés. Ces initiatives sont toutes louables et mériteraient que l'on réfléchisse à un cadre législatif à leur donner, en conservant bien la compétence en la matière du couple commune/département.
M. Daniel Chasseing . - Je souhaite intervenir particulièrement sur la psychiatrie. Je ne reviens pas sur la crise que connaît actuellement la pédopsychiatrie en France. En Belgique, la prise en charge psychiatrique s'appuie beaucoup moins sur le traitement médicamenteux mais nécessite, par conséquent, une intervention du personnel beaucoup plus soutenue.
Je ne suis pas contre la désinstitutionalisation. Mais si, pour prendre l'exemple des Esat, on réserve l'accueil en établissement aux cas les plus lourds et qu'on privilégie pour les cas les moins lourds une immersion en milieu professionnel ordinaire, qui va financer l'accompagnement de ces derniers ?
M. Gérard Roche . - J'ai tout de même du mal à adhérer au tableau assez sombre que les interventions de mes collègues brossent de la prise en charge en France. Je ne peux pas croire que nous soyons les champions simultanés de l'inhumanité et de la maltraitance ! En revanche, ce que je reconnais bien volontiers aux Belges, c'est d'avoir compris la formidable opportunité que représentait l'économie sociale et solidaire en potentiel d'emplois. Ils sont parvenus, en déployant une offre attrayante et de qualité, à convaincre des personnes handicapées françaises de venir se faire soigner chez eux.
Mme Agnès Canayer . - Pour conclure, je souhaitais juste évoquer le blocage fréquent de la volonté des parents qui ne souhaitent pas faire de demande de réorientation lorsque leur enfant est admis en établissement et lorsque son âge nécessite sa prise en charge par une structure plus adaptée.
M. Philippe Mouiller , rapporteur . - Pour répondre à Olivier Cadic, il est vrai que le personnel éducateur en Belgique est mieux responsabilisé, mieux payé pour les plus spécialisés d'entre eux et leur formation universitaire est moins coûteuse. Nous pouvons avoir certaines inquiétudes quant au départ des professionnels de la prise en charge dans les départements frontaliers, qui risquent de créer de véritables « déserts médico-sociaux ».
Concernant les créations de places, on estime à 500 000 le nombre de personnes atteintes d'autisme en France. Si l'on retient que, sur la programmation 2016-2019, environ 4 500 places d'établissements et de services leur sont réservées, on mesure la disproportion des besoins et de l'offre disponible.
Monsieur Forissier, vous évoquez avec justesse la question des logements semi-autonomes. L'association « Ilot Bon Secours », sise à Arras, nous a suggéré une solution intéressante : la mutualisation de la PCH des locataires des logements semi-autonomes afin de financer les charges communes et d'assurer la solvabilité des projets.
Monsieur Chasseing, je tiens à vous assurer que la désinstitutionalisation se ferait à périmètre financier constant. La prise en charge par l'assurance maladie pour les établissements et le renfort financier de la PCH pour le maintien de l'autonomie ont vocation à s'équilibrer. Reste à redéfinir la place occupée par les finances départementales dans le dispositif.
Mme Claire-Lise Campion , rapporteure . - Les conclusions de notre rapport n'ont pas toutes vocation à connaître une traduction législative. N'oublions pas qu'en tant que parlementaires, notre rôle est aussi d'aiguillonner le Gouvernement et de veiller à ce que les promesses faites en matière de contrôle des établissements belges soient bien tenues.
Madame David, j'estime comme vous que le CNPE devrait prendre en compte la parole de l'enfant handicapé et les cas de maltraitances que vous avez soulevés.
Monsieur Forissier, mon expérience d'élue locale de l'Essonne rejoint tout à fait la vôtre quant aux expérimentations conduites sous l'égide de bénévoles uniquement, notamment pour ce qui est de l'ouverture de crèches pour enfants handicapés. Ce sont des initiatives qu'il nous a fallu porter avec force et conviction. Cela étant, n'oublions pas que sans le tissu associatif, le monde du handicap ne connaîtrait pas le degré de développement dont nous pouvons quand même être fiers aujourd'hui.
M. Philippe Mouiller , rapporteur . - Je souhaiterais clôturer nos débats en saluant le travail qu'a mené Claire-Lise Campion en faveur du monde du handicap tout au long de ses mandats.
M. Gérard Dériot , président . - La commission autorise-t-elle la publication du rapport d'information ?
La commission autorise la publication du rapport d'information.
LISTE DES PERSONNES AUDITIONNÉES
___________
• Direction générale de la
cohésion sociale (DGCS)
Cécile Tagliana , adjointe au directeur général, cheffe du service des politiques publiques et médico-sociales,
Delphine Chaumel , adjointe à la sous-directrice de l'autonomie des personnes handicapées et des personnes âgées, responsable des personnes handicapées
•
Direction de la sécurité
sociale (DSS)
Thomas Fatome , directeur de la sécurité sociale
Julie Pougheon , cheffe du bureau des établissements de santé et des établissements médico-sociaux
• Caisse nationale de solidarité pour
l'autonomie (CNSA)
Geneviève Gueydan , directrice générale
Xavier Dupont , directeur des établissements et services médico-sociaux
Stéphane Corbin , directeur de la compensation de la perte d'autonomie
•
Inspection générale des
affaires sociales (Igas)
Christian Dubosq , inspecteur général
•
Agence régionale de santé des
Hauts-de-France
Jean-Christophe Canler , responsable de la cellule des affaires internationales à la direction des affaires générales, responsable du suivi de l'application de l'accord-cadre franco-Wallon du 22 décembre 2011
• Agence régionale de santé
d'Ile-de-France
Christophe Devys , directeur général
Marc Bourquin , directeur du pôle médico-social à la direction de l'offre de soins et médico-sociale
•
Association des départements de
France (ADF)
Élisabeth Faye, 1 ère vice-présidente du conseil départemental des Ardennes
Igor Dupuis, directeur de la MDPH des Ardennes
Jean-Michel Rapinet, directeur des affaires sociales de l'ADF
Marylène Jouvien, chargée des relations avec le Parlement
•
Association des directeurs de maisons
départementales des personnes handicapées
(ADMDPH)
Benjamin Voisin , directeur de la MDPH de Paris
•
Fédération nationale des
associations gestionnaires au service des personnes handicapées et
fragiles
(Fegapei - Syneas)
Marie Aboussa
, directrice
générale adjointe, responsable des « Services aux
adhérents »
Benjamin Oppert
, conseiller
auprès des régions, chargé des relations
institutionnelles
•
Union nationale des associations de
parents, de personnes handicapées mentales et de leurs amis
(Unapei)
Isabelle Chandler, directrice du pôle actions nationales et internationales
Jean-Luc Chorier, administrateur, président de l'Adapei de la Drôme
François Richir , président de l'association de protection des intérêts des majeurs hors France (Apim-HF)
•
Union départementale des
associations de parents et amis de personnes en situation de handicap mental du
Nord
Claude Hocquet, président
Bernard Rodrigues , directeur général
• Union nationale de familles et amis de
personnes malades et/ou handicapées psychiques
(Unafam)
Michel Girard , vice-président
•
Autisme France
Danièle Langloys , présidente
•
APF
(contribution
écrite)
• Association pour adultes et jeunes
handicapés (APAJH)
Jean-Louis Garcia , président
Noël Baekelandt, secrétaire général
• Jeanne Auber
Auteur de Les Exilés mentaux, un scandale français , Bayard, 2014.
DÉPLACEMENTS DE LA MISSION D'INFORMATION
___________
En Wallonie
(19 et 20 avril 2016)
•
Consulat général des France
à Bruxelles
Marie-Christine Butel , consul générale
Isabelle Resplendino , déléguée en Belgique de l'association Autisme France
•
Agence pour une vie de qualité
(AViQ)
Jean Riguelle , inspecteur général en charge de l'accueil et hébergement
Simon Baude , directeur de l'audit et du contrôle
Chantal Senepart , Conseillère au cabinet du ministre Maxime Prévot
• É
tablissement « La
Sapinière »
(Chapelle-lez-Herlaimont)
Thierry Bordignon , directeur
• Établissement
« L'Espéranderie »
(Bonsecours)
Louis-Philippe Bourdon , directeur
• Établissement « Le Domaine
de Taintignies »
(Taintignies)
Sophie Francart , directrice
•
Établissement « Souris
à la Vie »
(Blandain)
Geoffrey Vanbout , directeur
Département du Pas-de-Calais
(21 avril 2016)
Entretiens avec :
•
Odette Duriez
,
vice-présidente du département, chargée de l'autonomie,
des personnes âgées et handicapées et de la santé
•
Maryline Vinclaire
, directrice du
pôle Solidarités
•
Nathalie Pontasse
, directrice de
l'Autonomie et de la Santé
•
Luc Gindrey
, directeur de la
MDPH
•
Jiovanny Dumoulin
, conseiller
technique
Visite de l'établissement « L'îlot Bon Secours » (Arras)
Département du Haut-Rhin
(10 mai 2016)
Entretiens avec :
•
Josiane Mehlen-Vetter
,
vice-présidente du conseil départemental, chargée de la
solidarité, de la famille, de l'insertion et de l'autonomie
•
Alain Couchot
, conseiller
départemental, président de la commission Solidarité et
Autonomie
•
Philippe Jamet
, directeur
général des services
•
Dorothée Martin
, directrice
générale adjointe chargée de la solidarité
•
Dr
Isabelle
Magnien
, médecin coordinateur, direction de l'autonomie
•
Delphine Coignard
, directrice
déléguée de la MDPH
Département de Seine-et-Marne
(24 mai 2016)
Entretiens avec :
•
Béatrice Rucheton
,
conseillère départementale, déléguée du
président chargée du handicap et de la dépendance
•
Katy Roland
, chargée de
mission « politiques publiques » au cabinet du
président
•
Myriam Lanca-Serpe
, cheffe de
service de la coordination médico-sociale représentant
Véronique Gerard, directrice principale de l'autonomie
•
Dr
Pascale
Gilbert
, médecin coordinateur
•
Christine Righelli
, directrice
adjointe de la MDPH par intérim
•
Marine Harivel
, chargée de
mission, suivi des décisions et gestion des situations critiques,
à la MDPH
* 1 Une situation dite « amendement Creton » désigne la possibilité pour une personne handicapée âgée de plus de 18 ans de demeurer encore deux ans dans l'établissement qui l'accueille, faute de places offertes dans un établissement pour adultes.
* 2 Audition de la Cour des comptes à l'Assemblée nationale sur l'application des lois de financement de la sécurité sociale, 20 septembre 2016.
* 3 Chiffre communiqué lors de l'audition par vos rapporteurs de l'agence régionale de santé des Hauts-de-France.
* 4 Accord-cadre du 21 décembre 2011 entre le Gouvernement de la République française et le Gouvernement de la Région wallonne du Royaume de Belgique sur l'accueil des personnes handicapées.
* 5 Arrangement administratif concernant les modalités d'application de l'accord-cadre du 21 décembre 2011 sur l'accueil des personnes handicapées.
* 6 Cf. infra p. 20.
* 7 Discours de la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion à la commission mixte paritaire « Suivi de l'accord-cadre franco-wallon portant sur l'accueil des personnes handicapées », 16 novembre 2016.
* 8 Discours précité : sur les 5 385 adultes handicapés concernés, « 2 900 disposaient d'une orientation en foyer de vie ».
* 9 CEDIAS/CREAHI Ile-de-France, « Enquête sur les Franciliens en situation de handicap accueillis dans un établissement belge sur financement de la sécurité sociale, résultats Ile-de-France », novembre 2012.
* 10 CNSA, « Enquête sur les pratiques d'orientation en Belgique des MDPH », 7 mai 2015, document de travail de la direction de la compensation.
* 11 Cf. infra p. 36.
* 12 Les déplacements de vos rapporteurs dans quelques départements pionniers de la « réponse accompagnée pour tous » les ont effectivement instruits d'une communication parfois peu développée entre la CNSA et les MDPH sur le système d'information intégré.
* 13 Cf. infra p. 36 et suiv.
* 14 Réponse écrite au questionnaire envoyé par vos rapporteurs à la DGCS.
* 15 CNSA, « Enquête sur les pratiques d'orientation en Belgique des MDPH », 7 mai 2015, document de travail de la direction de la compensation.
* 16 6 800 personnes accueillies x 0,75 professionnel.
* 17 Le centre d'information et de documentation jeunesse (CIDJ) évalue à environ 1 600 euros brut le salaire de démarrage d'un éducateur spécialisé dans l'accompagnement de personnes handicapées. En Belgique, ces salaires brut peuvent atteindre jusqu'à 2 500 euros pour les éducateurs spécialisés A1. Par ailleurs, le consulat général de France en Belgique a fait part à vos rapporteurs du coût moins élevé de la formation en Belgique.
* 18 Loi n° 2013-1009 du 13 novembre 2013 autorisant l'approbation de l'accord-cadre entre le Gouvernement de la République française et le Gouvernement de la région wallonne du Royaume de Belgique sur l'accueil des personnes handicapées.
* 19 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 20 Instruction n° DGCS/3B/DSS/1A/CNSA/2016/22 du 22 janvier 2016 relative à la mise en oeuvre du plan de prévention et d'arrêt des départs non souhaités de personnes handicapées vers la Belgique.
* 21 Circulaire n° DGCS/SD3B/CNSA/2013/381 du 22 novembre 2013 relative à la mise en oeuvre d'une procédure de prise en compte des situations individuelles critiques de personnes handicapées enfants et adultes.
* 22 Chiffre communiqué lors de l'audition de la CNSA par vos rapporteurs.
* 23 Aisne, Alpes-de-Haute-Provence, Aude, Corrèze, Côte-d'Or, Drôme, Guyane, Haut-Rhin, Ille-et-Vilaine, Landes, Loire, Loire-Atlantique, Morbihan, Pas-de-Calais, Pyrénées-Orientales, Saône-et-Loire, Sarthe, Seine-et-Marne, Seine-Maritime, Vendée, Vienne, Vosges, Yonne.
* 24 Cf. supra p. 26.
* 25 Compte rendu analytique officiel du 28 septembre 2015.
* 26 « L'autorisation préalable de l'organisme d'assurance maladie peut être refusée si une solution adaptée est disponible sur le territoire national. »
* 27 Cf. supra p. 21.
* 28 Cf. infra p. 85.
* 29 Circulaire n° DGCS/SD5C/DSS/CNSA/2016/126 du 22 avril 2016 relative aux orientations de l'exercice 2016 pour la campagne budgétaire des établissements et services médico-sociaux accueillant des personnes handicapées et des personnes âgées.
* 30 Bien que la CNSA indique que les taux de couverture départementale en structures médicalisées pour enfants peuvent varier entre 5,6 (Guyane et Ile-de-France) et 21,6 places (Lozère) pour 1 000 enfants.
* 31 http://finess.sante.gouv.fr/
* 32 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 44.
* 33 Cour d'appel de Montpellier, 18 juin 2008, n° 07/05091 : « ce n'est pas [le handicap proprement dit] qui est la cause du refus d'admission, mais bien l'impossibilité pour l'établissement, compte tenu de ses capacités et de l'état de santé de [la personne], de l'accueillir sans danger, motif légitime qui avait fait l'objet d'une réserve par la CDES de l'Hérault et qui n'est pas démenti par les pièces qui sont au dossier ».
* 34 Tribunal administratif de Cergy-Pontoise, ordonnance du 7 octobre 2013, n° 1307736 : « la circonstance que l'ARS, ainsi qu'elle le fait valoir, ne procède pas directement au placement et à l'admission des personnes handicapées dans les établissements médico-sociaux ne la dispense pas pour autant d'exercer pleinement les compétences et les prérogatives [...] pour s'assurer que l'offre de soins est adaptée aux besoins et permet notamment de garantir l'effectivité des obligations qui pèsent sur la collectivité publique en matière de prise en charge des personnes atteintes de syndrome autistique ou de polyhandicap ».
* 35 Ibid. : « il appartient également à l'ARS, lorsque la structure désignée par la CDAPH est apte à accueillir la personne handicapée , de prendre toutes dispositions utiles et le cas échéant de faire usage de ses pouvoirs de contrôle pour mettre un terme aux refus d'admission opposés aux cas les plus lourds ».
* 36 Cf. infra p. 76.
* 37 Rapport Jeannet-Vachey, 2012, p. 8.
* 38 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 27.
* 39 L'article L. 313-4-1 du CASF la limite explicitement aux établissements d'hébergement des personnes âgées.
* 40 Francisco MANANGA, « L'exercice du droit de grève et du droit de retrait par les personnels du secteur social et médico-social : une question d'équité », Journal du droit des jeunes 9/2009, n° 289, p. 33-39.
* 41 Loi n° 82-1097 du 23 décembre 1982 relative aux comités d'hygiène, de sécurité et des conditions de travail.
* 42 Décret n° 82-453 du 28 mai 1982 relatif à l'hygiène et à la sécurité du travail ainsi qu'à la prévention médicale dans la fonction publique.
* 43 Cf. supra p. 61.
* 44 Cf. supra p. 30.
* 45 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 46 Article L. 1434-2, alinéa 7, du code de santé publique : « dans les territoires frontaliers et les collectivités régies par l'article 73 de la Constitution, le projet régional de santé organise, lorsqu'un accord cadre international le permet, la coopération sanitaire et médico-sociale avec les autorités du pays voisin. »
* 47 Article L. 313-1 du code de l'action sociale et des familles.
* 48 Loi n° 2015-1702 du 21 décembre 2015 de financement de la sécurité sociale pour 2016, article 75.
* 49 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 50 Cf. supra p. 49.
* 51 Cf. infra p. 81.
* 52 Étude menée par l'ARS et le CREAI du Centre sur « l'état des lieux des listes d'attente concernant les enfants, les adolescents et les adultes en situation de handicap en région Centre », 2014.
* 53 Rapport conjoint IGF/Igas, « Établissements et services pour personnes handicapées, offre et besoins, modalités de financement », 2012.
* 54 a) du 4°.
* 55 Le projet de loi de financement de la sécurité sociale pour 2017, à son article 46, amorce le mouvement d'une dotation modulable en prévoyant une modification de l'article L. 313-12-2 du CASF et en disposant qu'une « modulation du tarif en fonction d'objectifs d'activité définis » dans le Cpom peut être prévue.
* 56 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 57 Article L. 313-1-1 du CASF.
* 58 Article R. 313-4-1 du CASF.
* 59 Article D. 313-2 du CASF.
* 60 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 65.
* 61 Ce seuil est actuellement porté à 15 places ou lits.
* 62 Décret n° 2016-801 du 15 juin 2016 modifiant la procédure d'appel à projets et autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles.
* 63 Cf. infra p. 92.
* 64 Cf. supra p. 77.
* 65 Loi n° 2004-1370 du 20 décembre 2004 de financement de la sécurité sociale pour 2005, article 28.
* 66 Article L. 314-3 du CASF.
* 67 Loi n° 2011-1906 du 21 décembre 2011 de financement de la sécurité sociale pour 2012, article 65.
* 68 Rapport Igas, « Conversions des structures hospitalières en structures médico-sociales », février 2011.
* 69 Secrétariat général des ministères chargés des affaires sociales, « Fonds d'intervention régional, rapport d'activité 2014 », octobre 2015.
* 70 Article L. 174-1-2 du code de la sécurité sociale.
* 71 Cf. supra p. 80.
* 72 Par ailleurs, la Cour des comptes observe, dans son rapport sur l'application des lois de financement de la sécurité sociale (septembre 2016), un écart négatif de près de 198 millions d'euros en 2015 de l'Ondam médico-social par rapport à l'objectif initial, qui aurait fait baissé de 100 millions d'euros les dotations destinées aux créations de places (p. 95).
* 73 Drees, « L'offre d'accueil des personnes handicapées dans les établissements et services médico-sociaux entre 2010 et 2014 », Études et résultats, septembre 2016.
* 74 Instruction n° DGCS/SD3B/2016/119 du 12 avril 2016 relative à la mise en oeuvre des pôles de compétences et de prestations externalisées pour les personnes en situation de handicap.
* 75 Unapei, « Pour une société inclusive, un levier : la désinstitutionalisation », 14 mars 2015.
* 76 Cf. supra p. 67.
* 77 HAS et Anesm, Autisme et autres troubles envahissants du développement : interventions éducatives et thérapeutiques coordonnées chez l'enfant et l'adolescent, mars 2012.
* 78 Drees, « L'offre d'accueil des personnes handicapées dans les établissements et services médico-sociaux entre 2010 et 2014 », Études et résultats, septembre 2016.
* 79 Ibid.
* 80 Discours de la secrétaire d'État chargée des personnes handicapées et de la lutte contre l'exclusion du 16 novembre 2016 lors de la commission mixte paritaire d'application de l'accord-cadre de 2011.
* 81 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées.
* 82 Aux termes de la circulaire n° 2015-129 du 21 août 2015 relative aux dispositifs d'inclusion scolaire, « l'orientation en Ulis ne répond pas aux besoins des élèves qui nécessitent sur tous les temps de scolarisation l'accompagnement par une personne chargée d'une aide humaine individuelle ».







