Rapport d'information n° 479 (2020-2021) de M. Bernard JOMIER et Mme Florence LASSARADE , fait au nom de la commission des affaires sociales, déposé le 24 mars 2021
Disponible au format PDF (3 Moctets)
Synthèse du rapport (300 Koctets)
-
LISTE DES PROPOSITIONS
-
LISTE DES SIGLES
-
AVANT-PROPOS
-
I. DÉFINIR LES CONTOURS D'UN PILOTAGE
PROACTIF ET D'UNE GOUVERNANCE OPÉRATIONNELLE
-
A. UNE APPROCHE PUBLIQUE ENCORE TROP
CLOISONNÉE
-
1. Dépasser une gestion ministérielle
en silos des problématiques de santé environnementale
-
2. Des priorités nationales nombreuses mais
insuffisamment identifiées et articulées
-
a) L'insuffisante articulation du PNSE et des plans
sectoriels
-
(1) Veiller à ne pas marginaliser certaines
problématiques
-
(2) Favoriser une approche intégrée
de la lutte contre les expositions environnementales
-
b) Un foisonnement d'actions pour la plupart
dépourvues de moyens définis et d'indicateurs de suivi et de
résultat
-
c) Renforcer les moyens normatifs de la politique
de santé environnementale
-
a) L'insuffisante articulation du PNSE et des plans
sectoriels
-
1. Dépasser une gestion ministérielle
en silos des problématiques de santé environnementale
-
B. RENFORCER LA TRANSVERSALITÉ DU PORTAGE,
DE LA DÉFINITION ET DE LA MISE EN oeUVRE
-
1. Clarifier le pilotage de la politique de
santé environnementale, responsabiliser les acteurs de sa mise en oeuvre
et améliorer son évaluation
-
2. Renforcer la coordination entre les
opérateurs nationaux de la politique de santé
environnementale
-
3. Assurer une prise en compte permanente des
enjeux de santé environnementale dans l'élaboration des
politiques publiques
-
1. Clarifier le pilotage de la politique de
santé environnementale, responsabiliser les acteurs de sa mise en oeuvre
et améliorer son évaluation
-
A. UNE APPROCHE PUBLIQUE ENCORE TROP
CLOISONNÉE
-
II. FAVORISER UNE INDISPENSABLE TERRITORIALISATION
DES POLITIQUES DE SANTÉ ENVIRONNEMENTALE
-
A. UNE MOBILISATION DES ACTEURS LOCAUX
PÉNALISÉE PAR UNE APPROCHE CLOISONNÉE ET ESSENTIELLEMENT
DESCENDANTE
-
B. LES POLITIQUES LOCALES, UN NÉCESSAIRE
POINT D'ANCRAGE DES ACTIONS EN SANTÉ ENVIRONNEMENTALE
-
A. UNE MOBILISATION DES ACTEURS LOCAUX
PÉNALISÉE PAR UNE APPROCHE CLOISONNÉE ET ESSENTIELLEMENT
DESCENDANTE
-
III. AMÉLIORER ET DIFFUSER LA CONNAISSANCE
SCIENTIFIQUE DES LIENS ENTRE ENVIRONNEMENT ET SANTÉ
-
A. SE DONNER LES MOYENS D'UNE RECHERCHE AMBITIEUSE
ET COORDONNÉE
-
B. MIEUX CONNAÎTRE LES EFFETS DE
L'ENVIRONNEMENT SUR LA SANTÉ DE LA POPULATION PAR LE RECUEIL DE
DONNÉES ET EN INFORMER LE PUBLIC
-
A. SE DONNER LES MOYENS D'UNE RECHERCHE AMBITIEUSE
ET COORDONNÉE
-
I. DÉFINIR LES CONTOURS D'UN PILOTAGE
PROACTIF ET D'UNE GOUVERNANCE OPÉRATIONNELLE
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 479
SÉNAT
SESSION ORDINAIRE DE 2020-2021
Enregistré à la Présidence du Sénat le 24 mars 2021
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur les
orientations
et la
gouvernance
de la
politique
de
santé
environnementale
,
Par M. Bernard JOMIER et Mme Florence LASSARADE,
Sénateurs
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Patrick Boré, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Élisabeth Doineau, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Laurence Garnier, Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, M. Olivier Léonhardt, Mmes Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, M. Dominique Théophile .
LISTE DES PROPOSITIONS
___________
Faire du PNSE un véritable outil
stratégique opérationnel et fédérateur
des
politiques publiques participant à la santé
environnementale
Consacrer dans la loi le statut du PNSE comme plan national « chapeau » des politiques publiques en lien avec la santé environnementale
Réactualiser les plans sectoriels et ministériels n'ayant pas la même temporalité que celle du PNSE, le cas échéant par des feuilles de route intermédiaires, afin de tenir compte des priorités stratégiques du PNSE
Tenir compte dans l'évaluation du PNSE des résultats des plans sectoriels et ministériels qu'il chapeaute
Intégrer dans le jaune budgétaire sur la prévention et la promotion de la santé une revue de l'ensemble des moyens alloués aux politiques contribuant à la santé globale, détaillant notamment les moyens dédiés au PNSE ainsi qu'aux plans sectoriels ou ministériels participant à la réalisation de ses objectifs
Assortir le PNSE d'indicateurs de résultat accompagnés, autant que possible, de cibles chiffrées définies sur proposition des groupes d'expertise du HCSP
Garantir un portage politique proactif et une
gouvernance opérationnelle
de la santé
environnementale
Instituer, auprès du Premier ministre, un délégué interministériel à la santé globale chargé de porter la thématique « One Health » et qui s'appuierait sur le comité interministériel pour la santé et son comité restreint permanent pour garantir la cohérence de l'ensemble des politiques publiques susceptibles d'avoir un impact sur la santé humaine, animale et végétale
Formaliser l'existence du GSE dans la loi en le transformant en conseil national santé-environnement et renforcer son rôle pivot dans l'élaboration et le suivi de la politique nationale de santé environnementale par :
- l'attribution de prérogatives d'autosaisine et d'interpellation du Gouvernement et du Parlement en matière de suivi de la mise en oeuvre du PNSE ;
- l'affirmation de son indépendance et de son autonomie de fonctionnement, en le dotant de moyens propres et de personnels permanents et en rénovant sa composition ;
- la garantie de la publicité de ses travaux ;
- la transmission au conseil national santé-environnement, au Gouvernement et au Parlement d'une évaluation à quatre ans du PNSE conduite conjointement par le conseil général de l'environnement et du développement durable et l'inspection générale des affaires sociales sur la base d'un cadre méthodologique établi en concertation avec le HCSP
Consacrer le comité interministériel pour la santé, présidé par le Premier ministre, comme instance de validation politique du PNSE et son comité permanent restreint, présidé par le délégué interministériel à la santé globale, comme comité exécutif de pilotage de sa mise en oeuvre
Organiser une conférence annuelle ou bisannuelle nationale sur la santé environnementale associant les représentants des acteurs ministériels et institutionnels, des collectivités territoriales, des scientifiques, des associations et de la société civile autour d'ateliers thématiques
Reconnaître dans la loi au ministère de la santé le rôle de chef de file de la tutelle stratégique de l'ANSéS et augmenter sa participation au budget de l'agence
Responsabiliser l'action publique
en
matière de santé environnementale
Transformer la commission nationale de la déontologie et des alertes en matière de santé publique et d'environnement en un « défenseur des droits » en santé environnementale, doté de pouvoirs à l'égard de l'administration et en faire, à terme, une commission spécialisée du futur défenseur de l'environnement dans le cas où celui-ci serait créé
Organiser chaque année, en amont de l'examen du PLFSS et du PLF, une audition, conjointement par les commissions parlementaires permanentes compétentes, du délégué interministériel à la santé globale et des directeurs généraux de Santé publique France et de l'ANSéS, afin de rendre compte au Parlement de la mise en oeuvre des politiques concourant à la santé publique et à la sécurité sanitaire
Inclure systématiquement dans les études d'impact des projets de loi une évaluation des conséquences de ses dispositions sur la santé humaine, animale et végétale
Affirmer le rôle majeur des
collectivités territoriales
dans la promotion d'un cadre de vie
sain
Affirmer la responsabilité des différents échelons de collectivités territoriales dans la promotion de la santé environnementale au niveau de leur territoire ; reconnaître, dans ce cadre, le rôle stratégique des régions, en intégrant des objectifs et priorités du PRSE dans le schéma régional d'aménagement de développement durable et d'égalité des territoires
Intégrer les priorités et objectifs en santé environnementale dans les contrats de plan État-région (CPER) et les contrats locaux de santé (CLS), en y adossant des financements pérennes
Systématiser les évaluations d'impact sur la santé sur les grands projets d'aménagement envisagés par les collectivités territoriales
Développer les formations en santé environnementale en direction des élus locaux et agents des collectivités territoriales
Mieux prendre en compte les enjeux de santé environnementale au sein des délégations territoriales des ARS, afin de renforcer leur rôle d'appui de proximité aux élus locaux
Développer les outils au service d'une
territorialisation
des politiques de santé
environnementale
Généraliser les observatoires régionaux en santé environnementale pour affiner le diagnostic territorial, l'identification et le suivi des inégalités territoriales de santé
Mettre en place dans chaque région un portail d'information et centre de ressources régionales en santé environnementale, assurant notamment la collecte et le suivi de données territoriales et garantissant l'accessibilité du public à ces données
Fédérer le réseau territorial d'experts et de partenaires au sein de conseils en santé-environnement régionaux dotés d'une autonomie de fonctionnement et d'une capacité d'autosaisine ou d'alerte
Accompagner la prochaine génération de PRSE d'indicateurs sur les moyens financiers et humains consacrés à leur pilotage, leur animation et leur mise en oeuvre
Améliorer la connaissance scientifique par
la recherche
et le recueil de données
Créer un consortium consacré à la recherche en santé environnementale, fédérant les principaux laboratoires et instituts de recherche dans ce domaine, afin de coordonner la programmation de la recherche et d'accompagner les initiatives dans l'obtention de financements nationaux et internationaux
Créer un institut hospitalo-universitaire (IHU) en santé environnementale
Étudier l'opportunité de créer des centres nationaux de référence pour certaines pathologies liées à des expositions environnementales
Développer des registres de morbi-mortalité pour des pathologies dont le lien avec des facteurs environnementaux est fortement soupçonné par la littérature scientifique
Créer une plateforme des données environnementales à des fins de santé ( Green Data Hub ), comme le prévoit le projet de PNSE 4, qui centralise de façon exhaustive l'ensemble des données relatives à la présence de substances polluantes dans les milieux et qui soit interopérable avec la plateforme des données de santé
Diffuser la connaissance auprès des
professionnels de santé
et du grand public
Renforcer la formation en santé publique des professionnels de santé en y intégrant les questions de santé-environnement et créer un diplôme d'études spécialisées complémentaires (DESC) de médecine en toxicologie environnementale
Charger Santé publique France de développer un site Internet pour le grand public consacré à la promotion de la santé environnementale dans la vie quotidienne, sur le modèle du site « Agir pour bébé »
LISTE DES SIGLES
___________
|
Aasqa |
Association agréée de surveillance de la qualité de l'air |
|
Ademe |
Agence de l'environnement et de la maîtrise de l'énergie |
|
AllEnvi |
Alliance nationale de recherche pour l'environnement |
|
ANR |
Agence nationale de la recherche |
|
ANRS |
Agence nationale de recherche sur le sida et les hépatites virales |
|
ANSéS |
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail |
|
ANSM |
Agence nationale de sécurité du médicament et des produits de santé |
|
ARS |
Agence régionale de santé |
|
Aviesan |
Alliance nationale pour les sciences de la vie et de la santé |
|
BDMA |
Base de données médico-administratives |
|
CASA |
Comité d'animation du système d'agences |
|
CES |
Comité d'évaluation scientifique |
|
Ceser |
Conseil économique, social et environnemental régional |
|
CGEDD |
Conseil général de l'environnement et du développement durable |
|
CHU |
Centre hospitalier universitaire |
|
CIRe |
Cellule d'intervention en région |
|
CIS |
Comité interministériel pour la santé |
|
CJUE |
Cour de justice de l'Union européenne |
|
CLS |
Contrat local de santé |
|
CNAM |
Caisse nationale de l'assurance maladie |
|
CNFPT |
Centre national de la fonction publique territoriale |
|
CNRS |
Centre national de la recherche scientifique |
|
CNSA |
Caisse nationale de solidarité pour l'autonomie |
|
CPER |
Contrat de plan État-région |
|
CRES |
Comité régional d'éducation pour la santé |
|
DESC |
Diplôme d'études spécialisées complémentaires |
|
DGAl |
Direction générale de l'alimentation |
|
DGCCRF |
Direction générale de la concurrence, de la consommation et de la répression des fraudes |
|
DGPR |
Direction générale de la prévention des risques |
|
DGRI |
Direction générale de la recherche et de l'innovation |
|
DGS |
Direction générale de la santé |
|
DGT |
Direction générale du travail |
|
Dreal |
Direction régionale de l'environnement, de l'aménagement et du logement |
|
EFS |
Établissement français du sang |
|
EHESP |
École des hautes études en santé publique |
|
EIS |
Évaluation d'impact sur la santé |
|
ETP |
Équivalent temps plein |
|
FIR |
Fonds d'intervention régional |
|
GSE |
Groupe santé-environnement |
|
HAS |
Haute Autorité de santé |
|
HCSP |
Haut Conseil de la santé publique |
|
Ifres |
Initiative française de recherche en santé-environnement |
|
IGAS |
Inspection générale des affaires sociales |
|
IHU |
Institut hospitalo-universitaire |
|
INCa |
Institut national du cancer |
|
Ineris |
Institut national de l'environnement industriel et des risques |
|
Inrae |
Institut national de recherche pour l'agriculture, l'alimentation et l'environnement |
|
INRS |
Institut national de recherche et de sécurité pour la prévention des accidents du travail et des maladies professionnelles |
|
Inserm |
Institut national de la santé et de la recherche médicale |
|
Irset |
Institut de recherche en santé, environnement et travail |
|
MDPH |
Maison départementale des personnes handicapées |
|
NODU |
Nombre de doses unités |
|
OMS |
Organisation mondiale de la santé |
|
Opecst |
Office parlementaire d'évaluation des risques scientifiques et technologiques |
|
ORS |
Observatoire régional de santé |
|
ORSE |
Observatoire régional santé-environnement |
|
PLF |
Projet de loi de finances |
|
PLFSS |
Projet de loi de financement de la sécurité sociale |
|
PMSI |
Programme de médicalisation des systèmes d'information |
|
PNSE |
Plan national santé-environnement |
|
PNST |
Plan national santé au travail |
|
PPR |
Programme prioritaire de recherche |
|
Prépa |
Plan national de réduction des émissions de polluants atmosphériques |
|
PRSE |
Plan régional santé-environnement |
|
REACTing |
REsearch and ACTion targeting emerging infectious diseases |
|
RESE |
Réseau d'échange en santé-environnement |
|
SCHS |
Service communal d'hygiène et de sécurité |
|
SIHS |
Service intercommunal d'hygiène et de sécurité |
|
SIS |
Secteur d'information sur les sols |
|
SNDS |
Système national de données de santé |
|
Sniiram |
Système national d'information inter-régimes de l'assurance maladie |
|
Sraddet |
Schéma régional d'aménagement, de développement durable et d'égalité des territoires |
|
SurSaUD |
Système d'information de surveillance sanitaire des urgences et des décès |
AVANT-PROPOS
«
Pour approfondir la médecine, il faut
d'abord considérer
les saisons, connaître la qualité des
eaux, des vents,
étudier les divers états du sol et le genre
de vie des habitants
»
Hippocrate
Selon la définition proposée par l'organisation mondiale de la santé (OMS) en 1994 lors de la conférence d'Helsinki, « la santé environnementale comprend les aspects de la santé humaine, y compris la qualité de la vie, qui sont déterminés par les facteurs physiques, chimiques, biologiques, sociaux, psychosociaux et esthétiques de notre environnement. Elle concerne également la politique et les pratiques de gestion, de résorption, de contrôle et de prévention des facteurs environnementaux susceptibles d'affecter la santé des générations actuelles et futures. »
Embrassant un champ très large, les enjeux liés à la santé environnementale sont ancrés dans notre quotidien. Pourtant, dans certains cas, ils peuvent demeurer imperceptibles du plus grand nombre avant de faire leur entrée par effraction dans le débat public à l'occasion de crises.
La crise sanitaire de la covid-19 en offre une récente illustration : elle révèle l'impact que la dégradation de l'environnement et des écosystèmes peut avoir sur la santé humaine, mettant à jour nos vulnérabilités face à l'émergence des zoonoses, ces virus, bactéries ou parasites qui franchissent la barrière des espèces. Elle donne ainsi chair au concept « One Health » (« une seule santé ») né dans les milieux scientifiques au début des années 2000, qui associe santé humaine, santé animale et végétale et qualité des milieux de vie et renouvelle l'approche contemporaine de la santé environnementale, à l'origine issue du mouvement hygiéniste du 19 e siècle .
Ces moments de crise offrent l'occasion d'une prise de conscience élargie. Nos concitoyens n'ont pas attendu cependant cette récente pandémie pour s'inquiéter de l'impact de l'environnement sur leur santé.
En dépit des avancées considérables déjà engagées, grâce à l'amélioration des connaissances, pour réduire l'exposition des populations à certaines menaces lourdes du milieu du siècle précédent (amiante, mercure, plomb...), l'épidémie de maladies chroniques alerte sur la persistance de facteurs de risques qui peuvent être, désormais, plus insidieux .
Les risques liés à la pollution atmosphérique ou à l'exposition à diverses substances toxiques, pesticides ou autres perturbateurs endocriniens, omniprésents dans notre environnement mais le plus souvent invisibles, inquiètent un nombre croissant de nos concitoyens. Près de sept Français sur dix sont convaincus que l'environnement a un impact sur la santé 1 ( * ) . Souvent, l'arrivée d'un enfant est pour les futurs parents un déclencheur dans la prise de conscience : les répercussions potentielles de ces expositions multiples et de leur « effet cocktail » constituent une source d'anxiété, tant la période des « 1 000 premiers jours » est cruciale pour la santé et le développement de l'enfant. Comme le relève le rapport de la commission d'experts présidée par M. Boris Cyrulnik, « l'adulte est l'héritier de l'enfant qu'il a été. [...] Les trajectoires de vie vers une bonne santé, mais aussi le risque des principales atteintes à la santé de l'âge adulte sur le plan somatique, mental et social, se mettent en place très tôt. » 2 ( * )
D'après l'OMS, 23 % des décès et 25 % des pathologies chroniques dans le monde peuvent être attribués à des facteurs environnementaux et comportementaux (qualité de l'air, de l'eau, alimentation, modes de vie comme la consommation d'alcool ou de tabac...). Ces facteurs seraient, en Europe, responsables de 12 % des décès et 13 % des pathologies. La pollution de l'air extérieur, à elle seule, entraînerait de 48 000 à 72 000 décès prématurés par an en France 3 ( * ) . Pour la première fois, la justice britannique a reconnu, le 16 décembre 2020, le rôle de la pollution de l'air dans la mort en 2013, à Londres, d'une fillette de neuf ans victime d'une grave crise d'asthme.
Le coût humain estimé est
considérable. Il révèle des inégalités de
santé dont les déterminants sociaux et environnementaux
constituent une part prédominante et, en se cumulant, forment comme une
caisse de résonance.
Le coût pour le système de
santé pose en outre la question de sa soutenabilité :
en 2017, les 18 % d'assurés en affection de longue
durée
- soit 12 millions de personnes - concentrent
à eux seuls près de 60 % des dépenses de santé
présentées au remboursement à l'assurance maladie
4
(
*
)
.
Face à une prise de conscience émergente, les pouvoirs publics ne sont pas restés passifs.
Le premier « plan national de santé-environnement » (PNSE) a été établi en 2004 et sa quatrième version devrait être prochainement publiée.
Les collectivités territoriales sont de plus en plus nombreuses à se saisir de ces enjeux, au coeur de compétences dont elles sont responsables comme l'hygiène et la salubrité publique, l'urbanisme, les mobilités ou encore la petite enfance. Des actions concrètes au plus près des territoires et des habitants contribuent à montrer que l'environnement ne recèle pas que des risques : améliorer notre cadre de vie a également des effets bénéfiques sur la santé.
En 2016 5 ( * ) , le législateur a franchi un nouveau pas en inscrivant dans la loi le concept d'exposome , consistant à considérer comme un tout l'ensemble des expositions (air, eau, alimentation, environnement sonore, hygiène de vie, environnement professionnel, conditions socioéconomiques....) auxquelles un individu est soumis depuis sa conception et susceptibles d'influencer sa santé. Il contribue à traduire dans notre législation le lien entre santé et environnement, déjà consacré en 2005 dans notre bloc de constitutionnalité par l'article 1 er de la Charte de l'environnement qui rappelle que « chacun a le droit de vivre dans un environnement équilibré et respectueux de la santé ».
Toutefois, en dépit de quelques avancées, la politique de santé environnementale pâtit des mêmes carences que notre politique de santé publique, objet d'un sous-investissement chronique dans un système de santé orienté prioritairement vers le soin.
Par essence intersectorielle, elle souffre d'une gestion en silos et d'un insuffisant portage politique , inclinant le rapport de forces entre objectifs sanitaires et impératifs économiques dans un sens souvent peu favorable aux premiers.
La marginalisation de la santé environnementale n'est plus en phase avec la prise de conscience de plus en plus forte de nos concitoyens et la réalité des défis auxquels doit faire face notre système de santé. La mobilisation récente d'un collectif inter-associatif contre « l'oubli » de la santé environnementale de la stratégie décennale de lutte contre les cancers pour la période 2021-2030 nous rappelle cette urgence.
Alors que le Gouvernement a annoncé un « Ségur de la santé publique » très attendu, les travaux engagés par la commission des affaires sociales la conduisent à formuler des propositions pour une prise en compte intégrée de la santé environnementale, à l'échelon national comme territorial, à la hauteur de ces attentes.
Face à ces enjeux complexes et protéiformes , le décideur public est confronté à des questions délicates : comment identifier les priorités de l'action quand le consensus académique et scientifique n'est pas toujours établi ? Comment mettre en place une approche intégrée et une gouvernance inclusive sur des thématiques transversales ?
Partant de ces interrogations, les rapporteurs appellent à un pilotage clarifié, proactif et opérationnel de la politique de santé environnementale, à une plus forte territorialisation de ces actions et à un soutien résolu en faveur de la recherche pour approfondir les connaissances, mieux informer et aiguiller l'action.
I. DÉFINIR LES CONTOURS D'UN PILOTAGE PROACTIF ET D'UNE GOUVERNANCE OPÉRATIONNELLE
A. UNE APPROCHE PUBLIQUE ENCORE TROP CLOISONNÉE
1. Dépasser une gestion ministérielle en silos des problématiques de santé environnementale
a) Une reconnaissance législative du concept d'exposome qui peine à se matérialiser dans la prévention des risques sanitaires
La loi « Santé » du 27 janvier 2016 6 ( * ) a contribué à la prise en compte de la notion de santé globale (« One Health » - « Une seule santé » recouvrant la santé humaine, animale, végétale et environnementale) dans la stratégie sanitaire française en consacrant dans le code de la santé publique le concept d' exposome . La politique de santé de la nation comprend ainsi « la surveillance et l'observation de l'état de la santé de la population et l'identification de ses principaux déterminants, notamment ceux liés à l'éducation et aux conditions de vie et de travail [, dont l'identification] s'appuie sur le concept d'exposome » 7 ( * ) . Afin de garantir la prise en compte de l'impact sanitaire des expositions environnementales à des périodes critiques de la vie, la politique de protection et de promotion de la santé maternelle et infantile doit également reposer sur « des actions de prévention et d'information sur les risques pour la santé liés des à facteurs environnementaux, sur la base du concept d'exposome » 8 ( * ) .
Plus de cinq ans après cette consécration législative du concept d'exposome, la connaissance en France de l'ensemble des expositions des populations sur un territoire donné reste néanmoins très parcellaire . Si plusieurs outils ont été développés afin de mieux cartographier les facteurs d'exposition et les risques sanitaires associés, les données collectées sont loin de permettre de caractériser l'ensemble des milieux de vie.
À titre d'exemple, le portail « Géodes » mis en place par Santé publique France recense une série d'indicateurs de santé au niveau départemental, mais la plupart des facteurs d'exposition environnementale identifiés semblent se cantonner à la pollution atmosphérique, aux perturbateurs endocriniens et à certaines expositions professionnelles (formaldéhyde, solvants chlorés, pétroliers et oxygénés). Il ne permet pas de croiser des indicateurs de santé avec des données sur la présence de polluants - comme les pesticides - dans les sols ou les eaux ou avec les modèles d'exposition produits par l'Institut national de l'environnement industriel et des risques (Ineris).
En outre, le portail Géodes ne croise pas ses données avec celles concernant les pollutions industrielles ou minières des sols enregistrées dans la base « Basol » ou les secteurs d'information sur les sols (SIS), empêchant ainsi de disposer d'une vue d'ensemble des facteurs d'exposition environnementale sur un territoire donné et d'évaluer l' impact sanitaire des effets « cocktail » , c'est-à-dire les effets combinés sur la santé des interactions entre plusieurs substances.
De cette connaissance imparfaite de l'exposome des populations résultent des impasses auxquelles se heurtent les autorités sanitaires pour expliquer l'apparition d' agrégats de maladies sur certains territoires , dont les causes restent inexpliquées. En témoignent la difficulté de Santé publique France et des agences régionales de santé (ARS) à identifier les causes des cas groupés d' agénésie transverse des membres supérieurs dans trois territoires - en Loire-Atlantique, dans l'Ain et dans le Morbihan -, ainsi que des cas de cancers pédiatriques signalés chez des enfants dans la région de Sainte-Pazanne.
Néanmoins, la direction générale de la prévention des risques (DGPR) du ministère chargé de l'environnement et de la direction générale de la santé (DGS) du ministère chargé de la santé indiquent, dans leur contribution adressée aux rapporteurs, que le projet de 4 e plan national santé-environnement (PNSE) tente de mieux tenir compte que les plans précédents de la thématique « One Health » et du concept d'exposome au travers de plusieurs actions, même si ces avancées semblent, aux yeux des rapporteurs, relever plus de la politique des « petits pas » que de la révolution matricielle :
- l'action 18 met l'accent sur la structuration de la recherche sur l'exposome par la mise en place de deux programmes prioritaires de recherche, l'un sur l'exposome, l'autre sur les pathogènes émergents et les zoonoses ;
- l'action 19 sera consacrée au renforcement de la surveillance de l'état de santé de la faune sauvage et la prévention des zoonoses chez l'homme ;
- une action d'expertise sera menée sur l'impact des détergents sur la santé de l'écosystème marin et terrestre et une action réglementaire est envisagée sur la lumière des enseignes et publicités, qui cause d'importantes nuisances à la santé humaine et à la biodiversité ;
- la formation intersectorielle des professionnels de santé (médecins, vétérinaires, écotoxicologues...) et la recherche sur les pathogènes émergents sont appelées à se développer.
b) La faiblesse du pilotage interministériel des politiques publiques concourant à la santé environnementale
D'une façon générale, les interconnexions entre l'environnement et la santé ne sont encore que très imparfaitement prises en compte dans la conception et la mise en oeuvre des politiques publiques. Alors que le concept d'exposome invite à tenir compte de l'impact sur la santé des expositions combinées à plusieurs substances nocives - notamment dans le cadre d'effets cocktail ou de synergies susceptibles d'aggraver les risques pathologiques -, les pouvoirs publics ont jusqu'ici privilégié une approche sectorielle incarnée par la démultiplication de plans ciblés sur certains types d'expositions : plan chlordécone, stratégie nationale sur les perturbateurs endocriniens, plan Écophyto II+ 9 ( * ) , plan radon, plan micropolluants 10 ( * ) , plan d'actions interministériel amiante...
La coordination interministérielle des différents plans d'actions de lutte contre les risques sanitaires causés par des facteurs environnementaux, censée garantir une approche transversale des enjeux de santé environnementale, reste, par ailleurs, peu efficiente. Si le ministère de l'environnement et le ministère de la santé assurent le pilotage, parfois conjointement, de l'essentiel de ces plans, d'autres ministères sont chargés de la mise en oeuvre de plans ou programmes nationaux ayant un impact sur la santé environnementale, sans que soient précisées les modalités de coordination avec ces ministères chefs de file.
Pour certaines thématiques, un ministère chef de file peut être identifié : le ministère de l'environnement pour les émissions de polluants atmosphériques ou le changement climatique, le ministère de la santé pour la santé publique ou la nutrition, le ministère du travail pour la santé au travail, le ministère de la recherche pour la stratégie nationale de recherche ou encore le ministère de l'agriculture pour l'alimentation. En revanche, quand bien même un grand nombre de plans nationaux sont présentés comme « interministériels », leur pilotage est beaucoup moins lisible.
Un certain nombre des actions envisagées par ces programmes ou plans nationaux apparaissent, en outre, potentiellement redondantes . Il existe, par exemple, un plan interministériel d'actions « Qualité de l'air intérieur » pour la période 2013-2020, alors que le ministère de l'environnement est déjà chargé de la mise en oeuvre d'un plan national de surveillance de la qualité de l'air ambiant pour la période 2016-2021. De même, un plan national nutrition santé est piloté par le ministère de la santé, en sus d'un programme national pour l'alimentation piloté par le ministère de l'agriculture. Enfin, le ministère de l'environnement est chargé de mettre en oeuvre le plan national d'adaptation au changement climatique, sans que soit précisée son articulation opérationnelle avec le plan canicule dont est responsable le ministère de la santé et le plan hivernal, censé être interministériel.
Si les problématiques sanitaires figurent bien dans l'organigramme des principaux ministères parties aux plans ou programmes nationaux en lien avec la santé environnementale, aucune structure de coordination interministérielle pérenne - à l'exception de réunions interministérielles ponctuelles ou périodiques pour certaines thématiques - n'est clairement identifiée pour animer le dialogue entre les différentes directions d'administration centrales impliquées , garantir la complémentarité de leurs interventions et prévenir tout risque de concurrence - en cas d'intérêts divergents entre ministères - ou de redondance.
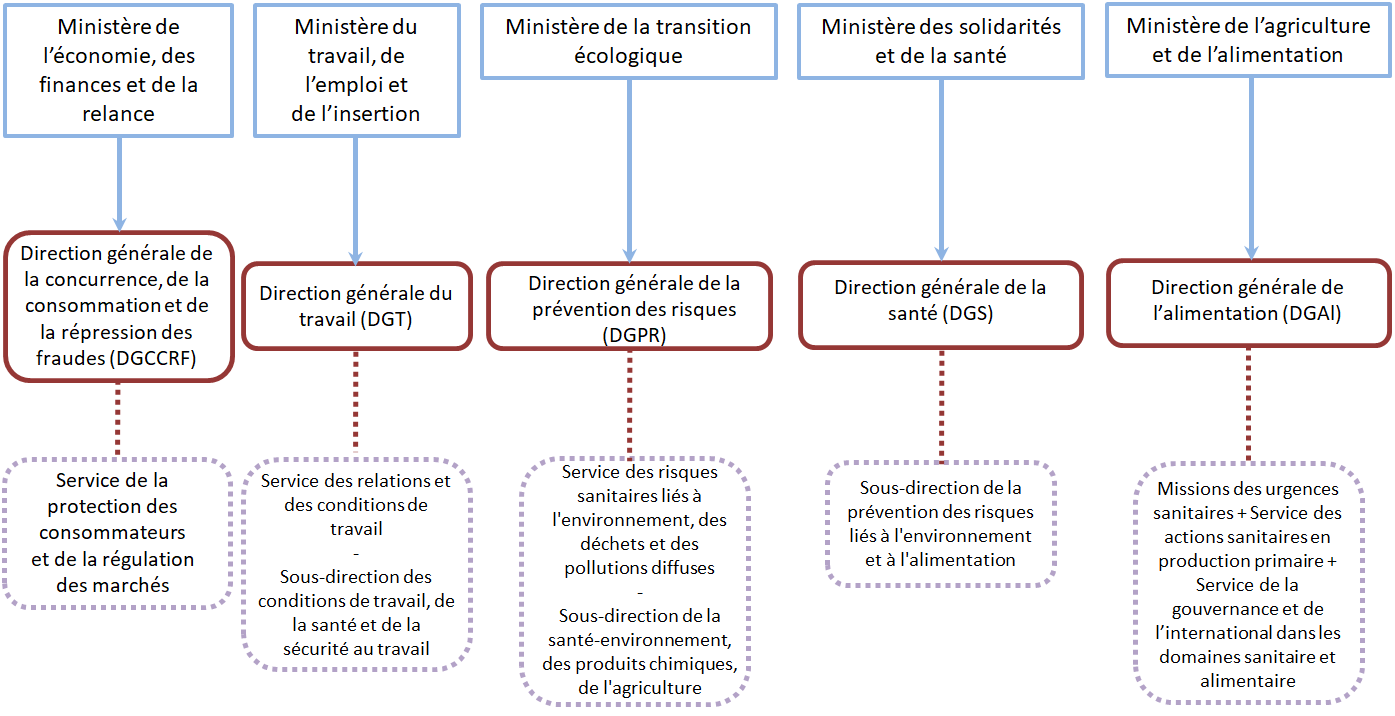
Les principaux départements ministériels
intervenant sur
les problématiques de santé
environnementale
Source : Commission des affaires sociales du Sénat
Si le conseil général de l'environnement et du développement durable (CGEDD) reconnaît, dans son évaluation 11 ( * ) du PNSE 3, une collaboration étroite de la DGPR et de la DGS pour le pilotage et le suivi du PNSE, il déplore l' absence d'« impulsion coordonnée [...] sur des sujets stratégiques tels que la structuration et le porter à connaissance des données requises pour la mise en oeuvre de nombreuses actions », ainsi que la faiblesse des moyens humains dédiés à ce pilotage : au sein de ces deux ministères, seulement deux chargées de mission, correspondant à un total d'environ 0,8 équivalent temps plein (ETP), sont mobilisées. Il relève, par ailleurs, qu'« au sein du ministère chargé de la recherche, la DGRI 12 ( * ) ne s'est pas impliquée dans le pilotage des actions placées sous sa responsabilité » et que « l'implication des autres ministères est également apparue très faible ».
Dans leurs réponses adressées au questionnaire des rapporteurs, la DGPR et la DGS ont néanmoins indiqué que 2,5 ETP ont été déployés par le ministère chargé de la santé pour la mise en oeuvre du PNSE - définition, mise en oeuvre et pilotage - et que le même nombre d'ETP y a été consenti par le ministère chargé de l'environnement.
Le cadre législatif et règlementaire sur lequel s'appuient les différentes politiques publiques de prévention des risques sanitaires liés à des expositions environnementales reste ainsi fortement marqué par une approche sectorielle, peu cohérente avec la notion d'exposome et la transversalité des enjeux de santé environnementale :
- le code de la santé publique traite de la surveillance de la qualité des captages d'eau destinée à la consommation humaine et des eaux de piscine - qui relève de la responsabilité des ARS -, et régit également la lutte contre différents types d'exposition (plomb, amiante, espèces végétales ou animales nuisibles à la santé humaine, rayonnements ionisants ou radon, bruit) ;
- le code de l'environnement encadre, pour sa part, la surveillance de la qualité de l'air, des sols et de l'eau et des milieux aquatiques et marins, ainsi que le contrôle des déchets.
En outre, comme le rappelle le CGEDD dans son évaluation précitée du PNSE 3, le principal texte règlementaire à vocation généraliste en lien avec la santé environnementale remonte à 2011 , soit une date bien antérieure à l'introduction dans la loi de la notion d'exposome. Cette instruction du 26 octobre 2011 13 ( * ) , portée par la seule direction générale de la santé, précise les missions des ARS dans le domaine de la santé environnementale et leur articulation avec d'autres services de l'État pour la gestion locale des risques sanitaires. Elle ne pose pas, en revanche, de cadre général pour une coordination interministérielle de la réponse nationale aux problématiques sanitaires liées à des expositions environnementales. À cette instruction s'ajoutent plusieurs textes règlementaires esquissant une stratégie nationale mais sectorielle pour la gestion de certains risques sanitaires liés à l'environnement, comme les sites et sols pollués 14 ( * ) , les eaux contaminées par des pesticides 15 ( * ) ou la pollution de l'air 16 ( * ) .
2. Des priorités nationales nombreuses mais insuffisamment identifiées et articulées
a) L'insuffisante articulation du PNSE et des plans sectoriels
Institué par la loi « Santé » du 9 août 2004 17 ( * ) , le plan national de prévention des risques pour la santé liés à l'environnement 18 ( * ) , plus communément appelé « plan national santé-environnement », pâtit de son insuffisante articulation avec un maquis de 34 plans sectoriels . Si l'existence de plans ciblés permet d'impulser une dynamique bienvenue de l'action publique pour la maîtrise des risques associés à certaines expositions, la logique de santé globale (« One Health ») et le concept d'exposome - en particulier au titre des effets cocktail liés à l'exposition combinée à plusieurs substances - plaident pour une cohérence renforcée entre ces plans et un interfaçage plus efficient avec les axes stratégiques du PNSE .
(1) Veiller à ne pas marginaliser certaines problématiques
En outre, en dépit de la multiplicité des plans sectoriels, certaines thématiques peuvent rester orphelines ou marginales dans les politiques publiques de prévention des risques sanitaires liés à l'environnement. Selon l'association Générations futures, plusieurs thématiques sont ainsi longtemps restées absentes des précédents PNSE, dont les ondes électromagnétiques, la lumière bleue, le bruit ou encore les nanomatériaux, avant de faire enfin l'objet d'actions spécifiques au sein du projet de PNSE 4 en cours de consultation publique.
Dans leurs évaluations du PNSE 3, le CGEDD et l'inspection générale des affaires sociales (IGAS) ont, pour leur part, pointé l' absence de prise en compte de l'impact sanitaire des événements météorologiques extrêmes et « la quasi-absence d'actions dédiées à la santé au travail », en regrettant que « réciproquement, très peu d'actions du plan santé au travail (PNST) se recoupent avec celles du PNSE 3, alors que les deux plans concernent des facteurs de risque pour partie communs (amiante, bruit par exemple) et font appel à des méthodes (diffusion de l'information par exemple) pour partie communes aussi ». Or, aux termes de l'article L. 1311-6 du code de la santé publique, le PNSE est explicitement censé prendre en compte « les effets sur la santé des agents chimiques, biologiques et physiques présents dans les différents milieux de vie, y compris le milieu de travail, ainsi que ceux des événements météorologiques extrêmes ».
S'agissant du projet de PNSE 4, les associations agréées de surveillance de la qualité de l'air (Aasqa) ont regretté l'insuffisante mise en avant des problématiques des pollens, des particules ultrafines et des pesticides comme polluants atmosphériques . Or, bien qu'il existe un plan national de réduction des émissions de polluants atmosphériques (Prépa) et un plan Écophyto II+, la Cour des comptes a effectivement fait le constat, dans un rapport 19 ( * ) de juillet 2020, de l'insuffisante surveillance de certaines substances comme le carbone suie, les particules ultrafines, les pesticides et les pollens. La problématique sanitaire des pollens est pourtant bien établie : selon un rapport d'expertise collective de l'ANSéS de 2014, 20 % des enfants âgés de plus de neuf ans et 30 % des adultes sont concernés par une pathologie liée aux pollens présents dans l'atmosphère 20 ( * ) .
Les critiques formulées par le collectif inter-associations pour la santé environnementale sur l' insuffisante prise en compte des causes environnementales dans la nouvelle stratégie décennale de lutte contre le cancer pour la période 2021-2030 21 ( * ) illustrent la difficulté pour les pouvoirs publics à convaincre les acteurs de la société civile de l'engagement effectif d'une approche systémique de la santé environnementale au travers de l'ensemble des plans nationaux en lien avec la santé ou l'environnement. Bien que la feuille de route pour 2021-2025 de la stratégie décennale comprenne plusieurs actions en lien avec les expositions environnementales, le collectif regrette que, « minimisant le rôle de la pollution passive et de l'environnement en général, c'est une nouvelle fois sur la culpabilisation des individus et les comportements individuels à risque (tabac, alcool, alimentation) que repose ce nouveau plan cancer » 22 ( * ) .
Par ailleurs, Mme Claire Lajaunie, directrice de recherche au centre d'études et de recherches internationales et communautaires d'Aix-en-Provence, a insisté sur le fait que les logiques poursuivies par les différents plans sectoriels peuvent varier, voire diverger selon l'idée que le principal pilote du plan se fait de la santé environnementale et des intérêts prioritaires qu'elle suppose de défendre. Elle milite dès lors pour une notion partagée de la santé environnementale et des intérêts sanitaires prioritaires qui doivent prévaloir dans la mise en oeuvre des plans sectoriels , afin de prévenir tout risque d'actions contradictoires entre ces plans. Une telle vision partagée des priorités de santé environnementale doit permettre de garantir une cohérence effective de ces plans sectoriels ou ministériels amenés à concilier des intérêts parfois concurrents, notamment entre les considérations d'ordre économique et les considérations sanitaires s'agissant de la régulation de l'usage de certains pesticides en agriculture ou encore de l'usage des sels nitrités dans la charcuterie.
Dans ces conditions, les rapporteurs préconisent de faire du PNSE un plan « chapeau » ou « amiral » de l'ensemble des politiques publiques ayant un lien avec la santé environnementale . Le PNSE doit ainsi permettre d'irriguer les différents plans ou programmes nationaux, généralistes ou sectoriels, susceptibles d'avoir un impact sur la santé et l'environnement, d'une notion partagée de la santé environnementale et des intérêts prioritaires qu'elle doit faire prévaloir.
Proposition n° 1 : consacrer dans la loi le statut du PNSE comme plan national « chapeau » des politiques publiques en lien avec la santé environnementale.
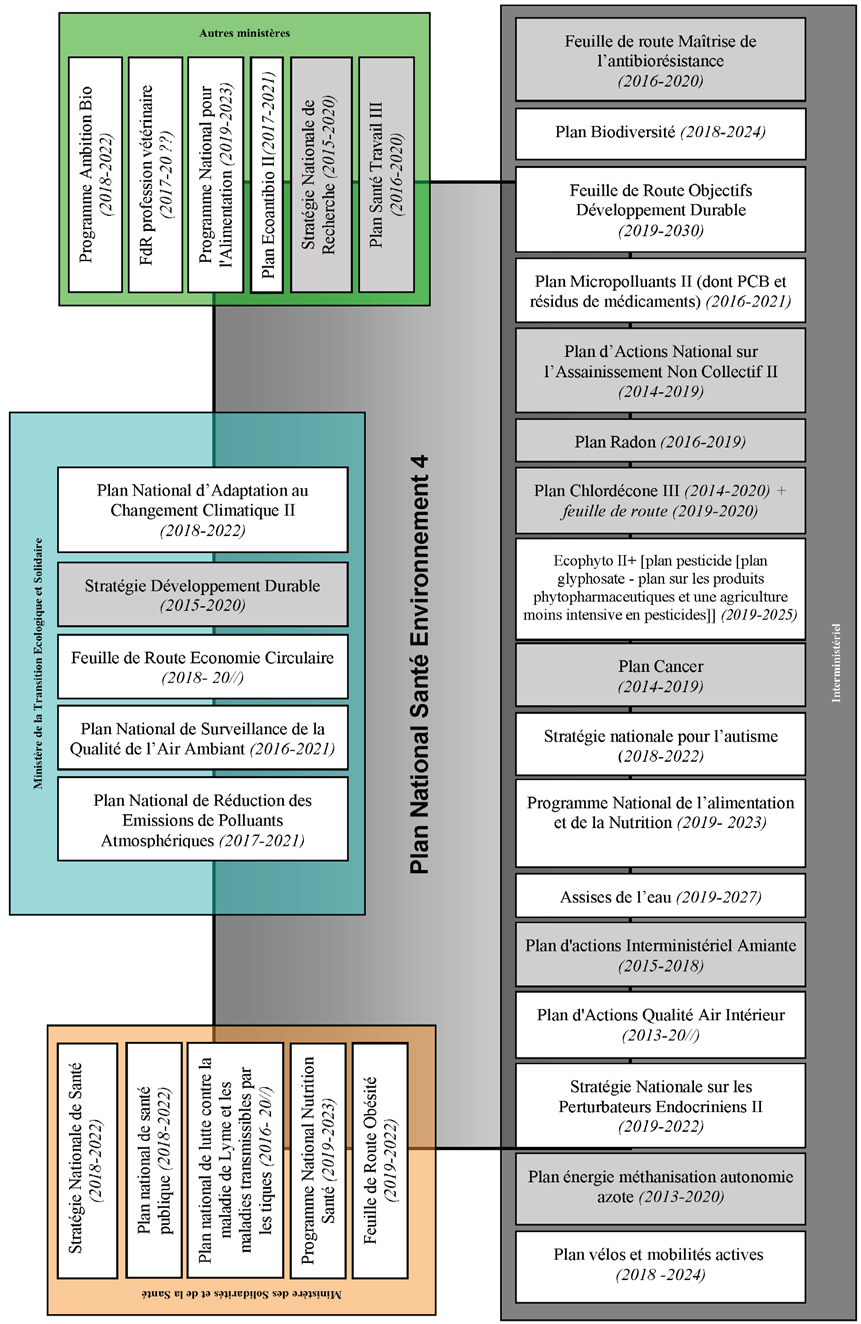
Plans, programmes et stratégies thématiques articulés avec le PNSE
(en grisé : les plans arrivés à échéance)
Source : Projet de 4 e plan national santé-environnement
Les rapporteurs se félicitent que le projet de PNSE 4 prévoie d'en faire effectivement un « plan “chapeau” des politiques sectorielles et ministérielles ». Les décalages dans la temporalité entre le PNSE et les multiples plans sectoriels susceptibles d'avoir un impact sur la santé et l'environnement appellent néanmoins une réactualisation de ces plans sectoriels pour tenir compte des priorités stratégiques fixées par le PNSE, le cas échéant sous la forme de feuilles de route intermédiaires .
Proposition n° 2 : réactualiser les plans sectoriels et ministériels n'ayant pas la même temporalité que celle du PNSE, le cas échéant par des feuilles de route intermédiaires, afin de tenir compte des priorités stratégiques du PNSE.
(2) Favoriser une approche intégrée de la lutte contre les expositions environnementales
Enfin, les rapporteurs relèvent que, dans une démarche de rationalisation des actions du PNSE et de prévention des « doublons » avec les plans sectoriels, les actions relatives à la qualité de l'air extérieur ont été intégralement rapatriées dans le plan Prépa et ne figurent pas dans le projet de PNSE 4. Le deuxième axe de ce projet de PNSE, consacré à la réduction des expositions environnementales affectant la santé, ne comporte désormais plus qu'une action sur la qualité de l'air intérieur, déclinée en plusieurs sous-actions.
Cette situation n'est pas sans rappeler l'absence ou la quasi-absence dans le PNSE 3 des enjeux des effets sur la santé des événements météorologiques majeurs et des expositions professionnelles en milieu de travail, sans doute au motif que ces enjeux sont censés être déjà abordés par le plan national d'adaptation au changement climatique, les plans canicule et plans hivernaux et le plan national santé au travail (PNST). Cette carence ne paraît néanmoins toujours pas résolue dans le projet de PNSE 4 qui, pour la santé au travail, se contente de recommander que le PNST mette « un accent particulier [...] sur les nanomatériaux, l'usage des produits biocides, l'amiante et le radon ».
Si elle permet d'alléger le contenu du PNSE et d'éviter les redondances, cette « sectorisation » de certains segments de la lutte contre les expositions environnementales peut donner l'impression de la permanence d'une approche linéaire de la santé environnementale par les pouvoirs publics. Elle continue d'entretenir en effet l'idée qu'il suffirait d'agir isolément sur un type de cause pour en maîtriser les conséquences sanitaires. Cette logique est peu conforme à la notion d'exposome selon laquelle ce sont les interactions de plusieurs facteurs environnementaux et le continuum de ces expositions qui ont un impact sur la santé et qui implique une combinaison d'actions sur ces expositions afin d'en réduire les effets sur la santé.
Par conséquent, les rapporteurs insistent sur la nécessité de ne pas déconnecter l'évaluation du PNSE de celle des autres plans sectoriels participant de la réalisation de ses axes stratégiques : le statut du PNSE en tant que plan « chapeau » n'aura ainsi de sens que si son efficacité est appréciée à la lumière des résultats des plans sectoriels et ministériels qu'il « abrite ».
Proposition n° 3 : tenir compte dans l'évaluation du PNSE des résultats des plans sectoriels et ministériels qu'il chapeaute.
b) Un foisonnement d'actions pour la plupart dépourvues de moyens définis et d'indicateurs de suivi et de résultat
Dans leurs évaluations du PNSE 3, tant le CGEDD que l'IGAS relèvent le nombre très élevé d'actions - 110, contre 58 pour le deuxième PNSE et 45 pour le premier -, en soulignant leur caractère insuffisamment opérationnel : la très grande majorité des actions vise en effet à « accroître ou diffuser les connaissances », mais « rarement à diminuer les risques » 23 ( * ) . Seulement 18 % des actions tendent en effet à diminuer un risque et 3 % à prendre en charge les conséquences d'un risque en termes de soins ou d'indemnisation.
Le projet de PNSE 4 semble avoir tenu compte de ce déséquilibre puisqu'au moins 12 actions sur un total de 19 - soit un peu moins des deux tiers - peuvent être identifiées comme participant de façon opérationnelle à la prévention ou à la réduction d'un risque.
Par ailleurs, les évaluations précitées du PNSE 3 avaient pointé l' absence de chiffrage du coût des actions et d'identification des moyens budgétaires affectés , que ce soit à la globalité du plan ou à certains de ses volets stratégiques. L'IGAS rappelle ainsi que « le PNSE 3 n'a aucun budget propre . Aucune des 110 actions de ce plan ne fait l'objet d'un chiffrage de son coût, non plus que de l'attribution d'un budget correspondant. À la différence du PNSE 2 le plan ne comporte pas davantage de chiffrage global ou par volets. » 24 ( * ) Il n'existe pas non plus de vision parlementaire consolidée , dans les documents annexés aux projets de loi de finances ou de financement de la sécurité sociale, des moyens affectés aux stratégies nationales et aux plans et programmes nationaux sectoriels ou ministériels concourant à la réalisation des objectifs du PNSE.
Les rapporteurs regrettent que le projet de PNSE 4 soumis à consultation publique ne comporte finalement pas plus d'informations sur les moyens financiers qui lui seront spécifiquement dédiés. À l'inverse, la stratégie décennale de lutte contre le cancer pour la période 2021-2030 s'est vu attribuer un financement global d'1,74 milliard d'euros pour sa première feuille de route 2021-2025, comprenant une enveloppe de 634 millions d'euros d'autorisations d'engagement affectée à la recherche.
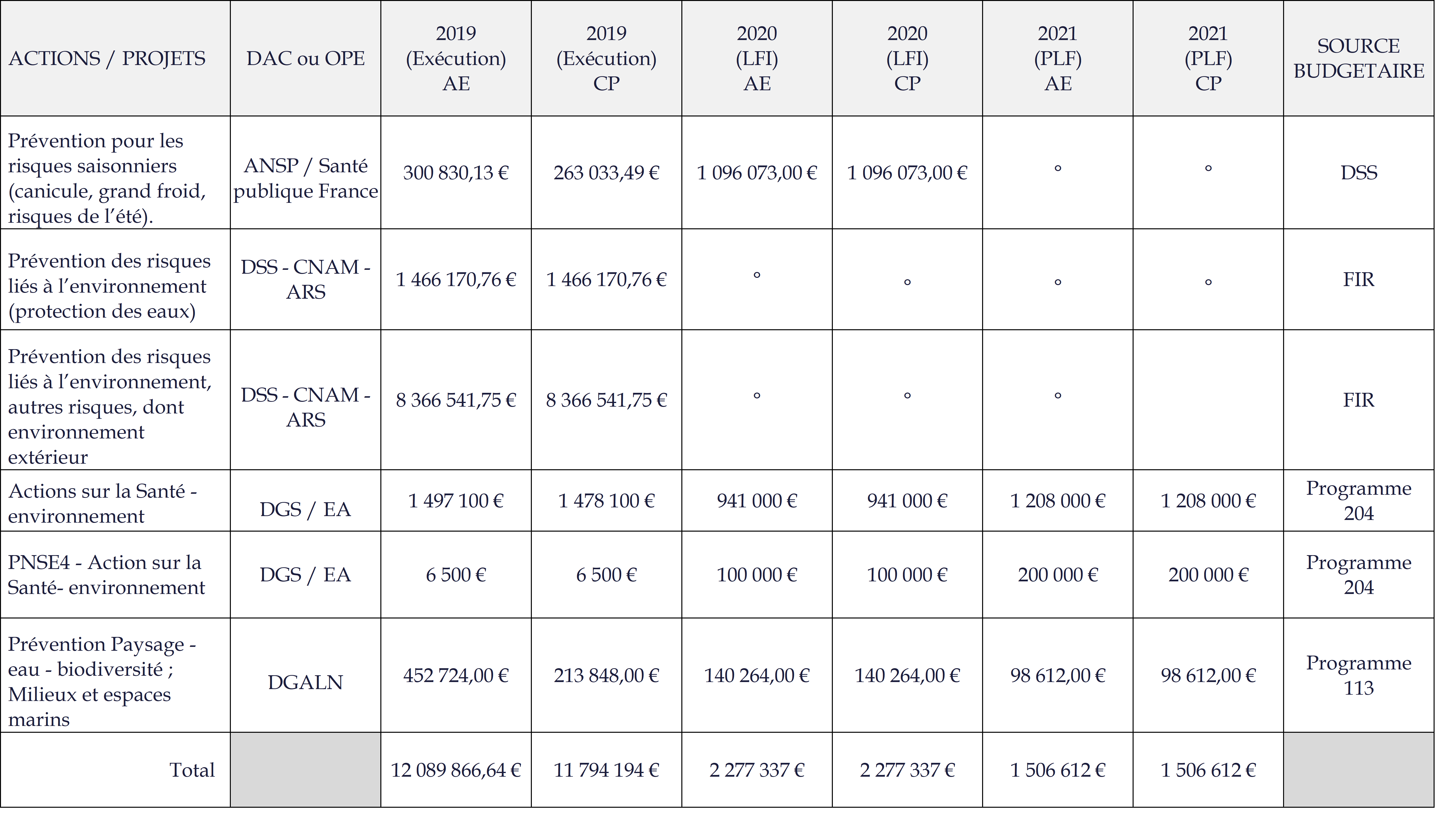
L'information parlementaire sur les moyens dédiés aux politiques publiques contribuant à la santé globale - dans son acception « One Health » - doit être renforcée. Le jaune budgétaire consacré à la prévention et à la promotion de la santé, annexé au projet de loi de finances pour 2021, n'offre en effet aucune vision consolidée des moyens dédiés à la santé environnementale . Seul un tableau incomplet recense quelques actions financées par le budget de l'État, ne mentionnant pas les montants abondés par le budget de la sécurité sociale depuis le basculement à l'assurance maladie du financement de Santé publique France et du fonds d'intervention régional (FIR) 25 ( * ) :
Actions santé-environnement
présentées dans le jaune
budgétaire
« Prévention en santé »
annexé au projet de loi de finances pour 2021
Source : Jaune budgétaire « Prévention en santé » annexé au projet de loi de finances pour 2021
Prévue par la proposition de loi pour renforcer la prévention en santé au travail 26 ( * ) en cours d'examen parlementaire, l' insertion d'un volet dédié à la politique de santé au travail et de réduction des risques professionnels au sein du jaune budgétaire sur la prévention et la promotion de la santé participe d'une meilleure information du Parlement sur les moyens consacrés à une politique par essence transversale. Dans ces conditions, les rapporteurs prônent plus largement d'intégrer dans ce document une revue de l'ensemble des moyens alloués aux politiques contribuant à la santé globale , détaillant notamment les moyens dédiés au PNSE ainsi qu'aux plans sectoriels ou ministériels participant à la réalisation de ses objectifs.
Proposition n° 4 : intégrer dans le jaune budgétaire sur la prévention et la promotion de la santé une revue de l'ensemble des moyens alloués aux politiques contribuant à la santé globale, détaillant notamment les moyens dédiés au PNSE ainsi qu'aux plans sectoriels ou ministériels participant à la réalisation de ses objectifs.
Les précédents PNSE pâtissaient, en outre, de la faiblesse de leurs indicateurs de suivi et de résultat. Si la diminution du nombre d'actions dans le projet de PNSE 4 permet de renforcer sa lisibilité et de mieux hiérarchiser ses priorités , les rapporteurs regrettent qu'aucune de ses actions n'affiche d'objectif quantifié de réduction des risques ou des expositions. Bien que chaque action soit désormais accompagnée d'une série d'indicateurs - à l'élaboration desquels le Haut Conseil de la santé publique (HCSP) a participé -, très peu d'indicateurs comportent en réalité une cible chiffrée 27 ( * ) , la plupart des indicateurs présentés s'apparentant à des indicateurs de suivi dont la portée reste très limitée.
Or il est possible, compte tenu de l'expertise du HCSP, de déterminer des indicateurs plus ambitieux en termes de résultats quantifiables. Il est, par conséquent, indispensable d'assortir le PNSE d'indicateurs de résultat accompagnés, autant que possible, de cibles chiffrées sur la base de propositions formulées par les groupes d'expertise du HCSP.
Proposition n° 5 : assortir le PNSE d'indicateurs de résultat accompagnés, autant que possible, de cibles chiffrées définies sur proposition des groupes d'expertise du HCSP.
c) Renforcer les moyens normatifs de la politique de santé environnementale
La politique de santé environnementale en France est souvent pénalisée par une inertie de l'action publique tenant aux incertitudes scientifiques qui demeurent dans l'évaluation d'un risque et la détermination des valeurs de gestion correspondantes. Lors de son audition, le professeur Denis Zmirou-Navier, président de la commission spécialisée des risques liés à l'environnement du HCSP, a ainsi déploré la stratégie classique consistant pour nombre d'acteurs, préoccupés par le coût à court ou moyen termes de certaines mesures en faveur de la santé environnementale, à oeuvrer au report de l'intervention des pouvoirs publics. Il s'agit, en règle générale, de prôner comme préalable un approfondissement des connaissances afin de différer toute mise en oeuvre d'actions de remédiation . En résulte bien souvent une hésitation du législateur ou du Gouvernement à fixer, dans la règlementation environnementale dite « ex ante » , des objectifs quantitatifs ou qualitatifs ou, quand ils existent, à les réviser ou à en différer le caractère contraignant.
À titre d'exemple, alors que le Grenelle de l'environnement avait fixé un objectif de réduction de 50 % de l'usage des pesticides de synthèse à un horizon de dix ans, soit en 2018, la Cour des comptes constate, dans un référé de novembre 2019 28 ( * ) , que « l'objectif initial de diminution du recours aux produits phytopharmaceutiques de 50 % en dix ans, reporté en 2016 à l'échéance 2025 et confirmé en avril 2019, assorti d'un objectif intermédiaire de - 25 % en 2020, est loin d'être atteint : l'utilisation des produits mesurée par l'indicateur NODU 29 ( * ) a, au contraire, progressé de 12 % entre 2009 et 2016, ce qui reflète la lente évolution du modèle agricole national ».
Soulignant le caractère trop déclaratif d'un grand nombre de dispositions en matière environnementale 30 ( * ) , Mme Béatrice Parance, professeure de droit privé au laboratoire de droit médical et de la santé de l'université Paris 8, a insisté sur la nécessité de renforcer la force normative de la règlementation environnementale en l'assortissant de résultats à atteindre dans des délais s'imposant aux pouvoirs publics .
En effet, lorsque des seuils sont fixés par la puissance publique, leur respect est rarement garanti en pratique. En témoignent les objectifs de qualité de l'air européens fixés en matière de pollution atmosphérique, qui peinent à être respectés en France, alors même qu'ils sont globalement moins exigeants que ceux recommandés par l'OMS 31 ( * ) .
Face aux lenteurs de l'action publique, il est regrettable que ce soit à la justice d'enjoindre à l'État d'intervenir pour mettre en oeuvre une règlementation qu'il a lui-même édictée . Dans une décision du 10 juillet 2020 32 ( * ) , le Conseil d'État a en effet constaté que huit zones en France continuaient de présenter des dépassements des valeurs limites de pollution de l'air, en dépit d'une décision de 2017 33 ( * ) par laquelle il avait déjà ordonné à l'État de prendre les mesures nécessaires afin de ramener les concentrations en dessous de ces valeurs limites. Il a, en conséquence, imposé en 2020 à l'État de prendre les mesures nécessaires dans un délai de six mois, cette fois-ci en le contraignant au paiement, le cas échéant, d'une astreinte de 10 millions d'euros par semestre. Auparavant, la France avait déjà fait l'objet d'une condamnation par la Cour de justice de l'Union européenne (CJUE) en octobre 2019 34 ( * ) pour dépassement systématique depuis 2010 de la valeur limite annuelle pour le dioxyde d'azote.
Il en va de même pour la règlementation dite « ex post » , relative notamment à la responsabilité et à la réparation en matière de dommages en lien avec la santé environnementale. Compte tenu du temps important mis par les pouvoirs publics à interdire un certain nombre de substances dont la nocivité pour la santé humaine était pourtant solidement établie - comme l'amiante ou la chlordécone -, l'État se retrouve à devoir solder un passif à l'égard des personnes exposées , en mettant en place des fonds d'indemnisation dont les conditions d'accès restent pour certains restrictives, afin d'en maîtriser le coût pour les finances publiques.
Outre une normativité plus contraignante des objectifs et valeurs limites fixés par la règlementation environnementale, les rapporteurs estiment indispensable d' améliorer l'instruction et le traitement des alertes sur les risques sanitaires liés à l'environnement , afin non seulement de garantir le respect du droit des populations à un environnement sain consacré par l'article 1 er de la Charte de l'environnement, mais également de prévenir l'aggravation de situations qui peuvent conduire à engager la responsabilité de l'État pour un coût substantiel.
En conséquence, les rapporteurs préconisent la transformation de la commission nationale de la déontologie et des alertes en matière de santé publique et d'environnement (cnDAspe) - créée par la loi du 16 avril 2013 35 ( * ) - en un défenseur des droits en santé environnementale . Celui-ci devrait être doté de pouvoirs lui permettant de mettre en demeure l'administration centrale et déconcentrée de lui fournir tous les renseignements nécessaires sur les réponses apportées aux alertes en matière de santé publique et d'environnement. Comme l'a proposé la commission d'enquête sénatoriale sur les pollutions industrielles et minières des sols en septembre 2020 36 ( * ) , la cnDAspe ainsi réformée pourrait, en outre, se voir reconnaître la possibilité de procéder, en l'absence de réponse fournie par l'administration dans un délai donné, à une divulgation publique de l'absence ou de retard de traitement d'une alerte par l'autorité administrative , susceptible de servir d'élément à charge en cas de contentieux.
À terme, ce défenseur des droits en santé environnementale pourrait constituer une commission spécialisée placée auprès du futur défenseur de l'environnement envisagé par la convention citoyenne sur le climat si la création de ce dernier venait à se concrétiser, sur le modèle des commissions spécialisées 37 ( * ) placées auprès du Défenseur des droits.
Proposition n° 6 : transformer la commission nationale de la déontologie et des alertes en matière de santé publique et d'environnement en un « défenseur des droits » en santé environnementale, doté de pouvoirs à l'égard de l'administration et en faire, à terme, une commission spécialisée du futur défenseur de l'environnement dans le cas où celui-ci serait créé.
B. RENFORCER LA TRANSVERSALITÉ DU PORTAGE, DE LA DÉFINITION ET DE LA MISE EN oeUVRE
1. Clarifier le pilotage de la politique de santé environnementale, responsabiliser les acteurs de sa mise en oeuvre et améliorer son évaluation
a) Réunir les conditions d'un portage politique proactif
L'effectivité d'une approche systémique de la santé environnementale requiert un portage politique capable de garantir le respect des objectifs stratégiques du PNSE par l'ensemble des politiques publiques susceptibles d'avoir un impact sur la santé et l'environnement. Cette dynamique politique doit s'appuyer sur une coordination interministérielle permettant de faire prévaloir, en dernier ressort, la protection de la santé humaine, animale et végétale et l'équilibre des écosystèmes chaque fois que des arbitrages s'imposent pour départager des intérêts sectoriels concurrents ou contradictoires.
Report de la sortie du glyphosate, retour de l'usage des néonicotinoïdes pour les cultures de betteraves ou encore difficulté à réduire l'utilisation des sels nitrités dans la charcuterie : nombreux sont les exemples, dans la période récente, de la difficulté des pouvoirs publics à concilier les préoccupations sanitaires et environnementales et les intérêts industriels ou agricoles. Selon le professeur Denis Zmirou-Navier, il est désormais urgent de remédier à la faiblesse structurelle du poids du ministère chargé de la santé dans les grands arbitrages de développement industriel ou agricole . La puissance de certains lobbies industriels et agricoles n'est pas seule responsable de ce déséquilibre : l'insuffisante prise en compte de l'environnement par un ministère chargé de la santé encore très largement focalisé sur la maladie et les soins ne participe pas d'une responsabilisation collective de l'ensemble des départements ministériels à l'égard des enjeux de santé environnementale .
Devant la commission d'enquête de l'Assemblée nationale sur l'évaluation des politiques publiques de santé environnementale 38 ( * ) , M. Gilles Pipien, ingénieur général des ponts, des eaux et des forêts et co-auteur du rapport du CGEDD sur l'évaluation du PNSE 3, a appelé à la mise en place d'un « dispositif interministériel » de pilotage de la politique de santé environnementale inspiré de celui institué pour la sécurité routière 39 ( * ) . Il a souligné que cette proposition n'avait pas été intégrée dans le rapport du CGEDD, en l'absence d'accord sur ce point avec l'IGAS - cette différence d'appréciation ayant d'ailleurs conduit à la publication de deux rapports d'évaluation distincts, mais pourtant très proches dans leurs analyses. Il a rappelé l'essence interministérielle de la politique de santé environnementale qui, selon lui, « n'est pas une politique du ministère de la santé ».
Les rapporteurs partagent cette analyse : la prévention en santé environnementale ne peut reposer uniquement sur une démarche de prévention cantonnée à la responsabilisation comportementale des populations et à l'intervention des professionnels de santé, elle doit également inclure des politiques publiques permettant de maîtriser les facteurs d'exposition environnementale et contribuant à un cadre propice à une vie saine.
Par conséquent, afin d'oeuvrer à cette responsabilisation collective en matière de santé environnementale, les rapporteurs recommandent l' institution d'un délégué interministériel à la santé globale , chargé de porter au niveau interministériel la thématique « One Health » . Sous l'autorité du Premier ministre, il serait appelé à coordonner l'élaboration et la mise en oeuvre des grands plans nationaux de santé publique , dont le PNSE, le plan national santé au travail ou encore le plan Priorité prévention, mais aussi les plans de sécurité sanitaire - dont en particulier le plan de préparation et de mobilisation à un risque pandémique recommandé en décembre 2020 par la commission d'enquête sénatoriale sur l'évaluation des politiques publiques face aux pandémies - ainsi que d'autres plans sectoriels ou interministériels ayant un impact sur la santé. Ce délégué interministériel à la santé globale intègrerait ainsi les responsabilités du délégué interministériel à la préparation et à la réponse aux urgences sanitaires (Diprus) que la commission d'enquête sénatoriale proposait de créer.
Inspiré du modèle de l' administrateur en chef de la santé publique au Canada (« Chief Public Health Officer of Canada ») et de l'administrateur de la santé publique aux États-Unis (« Surgeon General of the United States »), qui, comme le rappelait la commission d'enquête du Sénat sur la gestion de l'épidémie de covid-19, « jouent en effet un rôle éminemment stratégique dans la coordination interministérielle pour la gestion des enjeux de santé publique » 40 ( * ) , le délégué interministériel à la santé globale s'appuierait sur un comité interministériel pour la santé (CIS) rénové .
Créé en 2014 et formalisé par l'article D. 1411-30 du code de la santé publique, le CIS verrait ses missions évoluer pour inclure la coordination interministérielle de l'ensemble des politiques publiques - en particulier sanitaires, environnementales, scientifiques, technologiques, socioéconomiques, industrielles et agricoles - susceptibles d'avoir un impact sur la santé humaine, animale et végétale . Sa vice-présidence serait confiée au délégué interministériel à la santé globale 41 ( * ) qui disposerait d'un pouvoir de mise en demeure des administrations centrales et déconcentrées afin de garantir tant la mise en oeuvre des stratégies et plans nationaux que l'intervention effective des pouvoirs publics en cas d'alerte en santé environnementale ou de sécurité sanitaire.
Le
comité permanent restreint
de ce
comité interministériel
- aujourd'hui
présidé par le directeur général de la
santé
42
(
*
)
-
serait à l'avenir présidé par le
délégué interministériel à la santé
globale qui le réunirait régulièrement pour
prévenir tout conflit potentiel entre départements
ministériels
dans l'élaboration et la mise en oeuvre de
politiques publiques, en associant les principales directions
générales concernées et s'imposerait ainsi comme le
comité exécutif de pilotage du PNSE
. Ce
comité permanent restreint comprendrait notamment les
représentants des départements ministériels
suivants : la DGS, la DGPR, la direction générale
de l'alimentation du ministère de l'agriculture, la direction
générale du travail du ministère du travail, la direction
générale des entreprises du ministère de
l'économie, la direction générale de la recherche et de
l'innovation du ministère de la recherche et la direction
générale des infrastructures, des transports et de la mer du
ministère chargé de l'environnement.
Proposition n° 7 : instituer, auprès du Premier ministre, un délégué interministériel à la santé globale chargé de porter la thématique « One Health » et qui s'appuierait sur le comité interministériel pour la santé et son comité restreint permanent pour garantir la cohérence de l'ensemble des politiques publiques susceptibles d'avoir un impact sur la santé humaine, animale et végétale.
b) Le groupe santé-environnement : un forum pluridisciplinaire insuffisamment structuré, à l'autonomie limitée
(1) Une concertation nationale pluridisciplinaire insuffisamment structurée
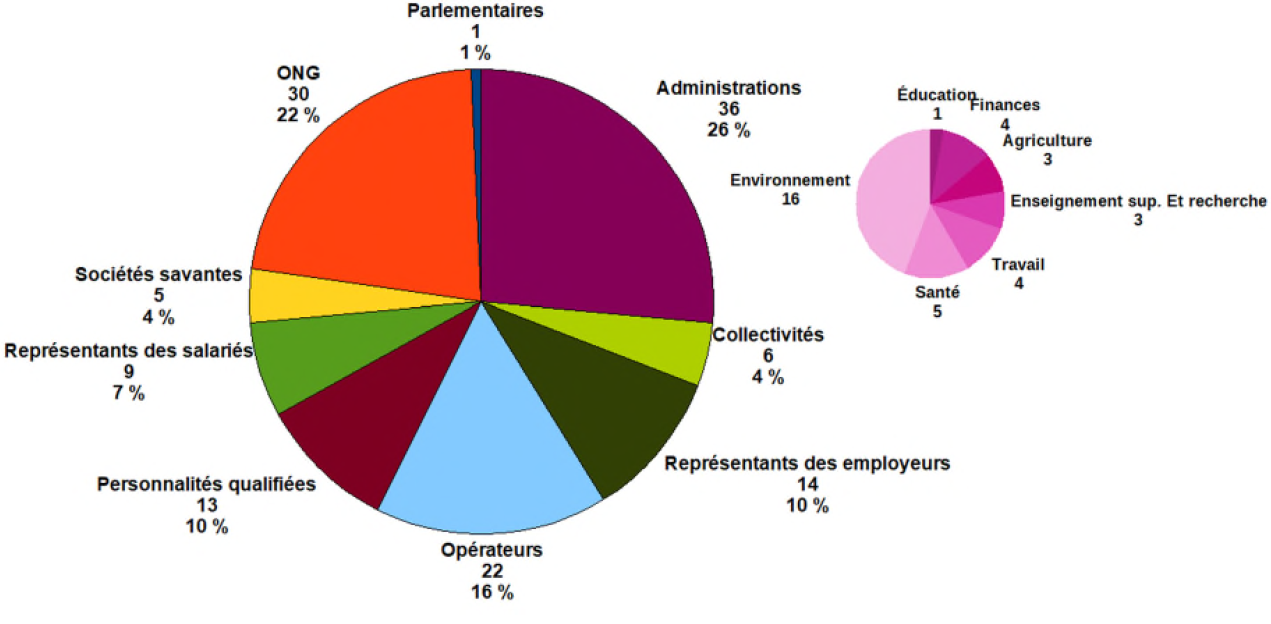
La réflexion sur les priorités de la politique nationale de santé environnementale s'appuie sur le groupe santé-environnement (GSE) afin d'assurer une concertation la plus large possible de l'ensemble des parties prenantes dans l'élaboration du PNSE . Comprenant 135 membres et articulé autour de cinq groupes de travail thématiques, le GSE demeure une structure informelle sans pouvoirs à l'égard de l'administration et aux moyens insuffisants , en l'absence de textes régissant ses missions, ses prérogatives et son fonctionnement. Selon les rapports d'évaluation du PNSE 3 du CGEDD et de l'inspection générale des affaires sociales, les membres du GSE regrettent l' absence de véritable capacité de contrôle pour contraindre les ministères et leurs administrations à leur communiquer les résultats de la mise en oeuvre de leurs recommandations. À titre d'exemple, le groupe de travail 2 « Recherche, formation, éducation et information » « n'a pas pu interroger sur la recherche les trois alliances en charge de l'Ifres 43 ( * ) et la DGRI 44 ( * ) , qui pilote l'action ».
Par ailleurs, les évaluations précitées pointent le poids des administrations dans le fonctionnement du GSE - dont l'ordre du jour des groupes de travail est maîtrisé par les administrations -, de même que les déséquilibres de sa composition et l' absence d'indépendance et de transparence dans la désignation de ses membres , faute, par exemple, d'appels à candidatures pour les représentants des organisations non gouvernementales ou des sociétés savantes. Plus de 40 % des membres du GSE sont des représentants des administrations et des opérateurs de l'État, alors que seulement 4 % de ses membres représentent les collectivités territoriales et 4 % représentent les sociétés savantes.
Répartition des 135 membres du GSE
Source : Rapport d'évaluation du PNSE 3 par le CGEDD, décembre 2018
(2) Formaliser et renforcer le rôle du GSE
Convaincus de la nécessité de faire du GSE un organe plus opérationnel de réflexion, de définition et de suivi des priorités de la politique nationale de santé environnementale, les rapporteurs appellent à formaliser son existence au sein du code de la santé publique en le transformant en conseil national santé-environnement (CNSE), afin d'en renforcer les prérogatives et de lui attribuer des moyens propres de fonctionnement. Les conditions d'évaluation du PNSE méritent également d'être clarifiées : sans préjudice de la possibilité pour la Cour des comptes ou l'office parlementaire d'évaluation des choix scientifiques et technologiques (Opecst) de se pencher sur tout ou partie de la politique de santé environnementale, l'évaluation conjointe par le CGEDD et l'IGAS du PNSE, idéalement à quatre ans, doit être formalisée sur la base d'un cadre méthodologique établi en concertation avec le HCSP et ses résultats doivent parvenir dans les meilleurs délais au conseil national santé-environnement, au Gouvernement et au Parlement en vue de l'élaboration du PNSE suivant.
Les rapporteurs saluent, en outre, la mise en place à venir au sein du GSE d'un groupe de concertation dédié au développement de l'approche « une seule santé » dans le suivi de la mise en oeuvre du PNSE 4.
Si le conseil national santé-environnement a vocation à s'imposer comme le cadre de concertation pluridisciplinaire accompagnant l'élaboration du PNSE, les rapporteurs estiment que le produit final de cette concertation doit continuer d'être validé par une décision politique qui engage le Gouvernement .
Il appartiendra ainsi au comité interministériel pour la santé, présidé par le Premier ministre, d'arbitrer la version définitive du PNSE et à son comité restreint permanent, présidé par le délégué interministériel à la santé globale, d'en assurer le pilotage, sous la surveillance du GSE qui effectuera le suivi régulier de sa mise en oeuvre.
Enfin, dans la continuité des rencontres nationales santé-environnement organisées conjointement par les ministères de la santé et de l'environnement 45 ( * ) , les rapporteurs préconisent l'organisation d'une conférence annuelle ou bisannuelle nationale sur la santé environnementale associant les représentants des acteurs ministériels et institutionnels, des collectivités territoriales, des scientifiques, des associations et de la société civile autour d'ateliers thématiques. Cette conférence nationale serait ainsi utilement alimentée par les remontées des différentes rencontres locales de la santé environnementale qui sont déjà aujourd'hui organisées à l'initiative des partenaires des plans régionaux santé-environnement (PRSE) 46 ( * ) .
Proposition n° 8 : formaliser l'existence du GSE dans la loi en le transformant en conseil national santé-environnement et renforcer son rôle pivot dans l'élaboration et le suivi de la politique nationale de santé environnementale par :
- l'attribution de prérogatives d'autosaisine et d'interpellation du Gouvernement et du Parlement en matière de suivi de la mise en oeuvre du PNSE ;
- l'affirmation de son indépendance et de son autonomie de fonctionnement, en le dotant de moyens propres et de personnels permanents et en rénovant sa composition ;
- la garantie de la publicité de ses travaux ;
- la transmission au conseil national santé-environnement, au Gouvernement et au Parlement d'une évaluation à quatre ans du PNSE conduite conjointement par le conseil général de l'environnement et du développement durable et l'inspection générale des affaires sociales sur la base d'un cadre méthodologique établi en concertation avec le HCSP.
Proposition n° 9 : consacrer le comité interministériel pour la santé, présidé par le Premier ministre, comme instance de validation politique du PNSE et son comité permanent restreint, présidé par le délégué interministériel à la santé globale, comme comité exécutif de pilotage de sa mise en oeuvre.
Proposition n° 10 : organiser une conférence annuelle ou bisannuelle nationale sur la santé environnementale associant les représentants des acteurs ministériels et institutionnels, des collectivités territoriales, des scientifiques, des associations et de la société civile autour d'ateliers thématiques.
2. Renforcer la coordination entre les opérateurs nationaux de la politique de santé environnementale
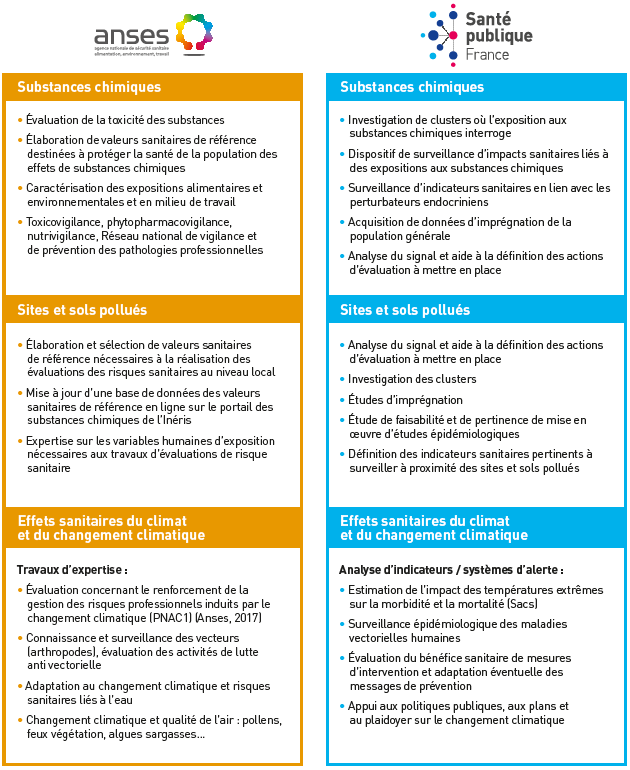
À la différence des États-Unis où deux agences nationales 47 ( * ) - le centre national de santé environnementale 48 ( * ) et l'agence pour le registre des maladies et des substances toxiques 49 ( * ) -, sont identifiées comme les principales sources d'expertise en santé environnementale, la politique nationale de santé environnementale s'appuie en France sur une pluralité de structures d'expertise et d'opérateurs, complémentaires dans leurs approches respectives :
- l' ANSéS est principalement chargée, dans le cadre d'une approche centrée sur la caractérisation de l'état de milieux et de la nocivité des produits , de l'évaluation des risques, en contribuant notamment à l'élaboration des valeurs toxicologiques de référence ;
- Santé publique France et ses quinze cellules d'intervention en région (CIRe) privilégient une approche populationnelle , fondée sur une évaluation épidémiologique des conséquences sanitaires d'une exposition environnementale à des substances nocives ;
- la Haute Autorité de santé (HAS) est responsable, dans le cadre d'une approche médicale , de la définition de protocoles de prise en charge des patients potentiellement exposés des substances toxiques ;
- le HCSP s'inscrit dans une approche d'aide des pouvoirs publics à la décision , en proposant par exemple des mesures de prévention individuelles et collectives, notamment hygiéno-diététiques, ainsi que des valeurs de gestion sanitaire pour une série de polluants ;
- divers organismes complémentaires interviennent en appui des pouvoirs publics pour la maîtrise de risques sectoriels : l'Ineris, l'Institut national de recherche et de sécurité pour la prévention des accidents du travail et des maladies professionnelles (INRS) ou encore l'Institut de radioprotection et de sécurité nucléaire (IRSN).
La création, en 2008 50 ( * ) , du comité d'animation du système d'agences (CASA) a contribué au renforcement de la concertation et de la coordination entre neuf opérateurs sanitaires nationaux. Toutefois, sa mobilisation en matière de santé environnementale est jusqu'ici restée limitée. À ce jour , selon les informations transmises par la DGS, seuls trois CASA ont été consacrés à l'environnement sur uniquement deux thématiques : celui du 15 juin 2017 sur les sites et sols pollués, celui du 8 mars 2018 sur les risques climatiques et celui du 10 décembre 2020 de nouveau sur les sites et sols pollués. Néanmoins, en 2021, deux CASA sont programmés sur des questions environnementales : le 8 avril pour la présentation du 4 e plan chlordécone et le 12 mai pour la présentation du projet de PNSE 4.
La complémentarité des interventions de l'ANSéS et de Santé publique France s'est illustrée, dans la période récente, à l'occasion de l'analyse et de la gestion des risques sanitaires potentiellement liés à l'environnement pour plusieurs situations qui ont retenu l'attention des médias :
- dans le cadre de l'étude Kannari, démarrée en 2013 et destinée à caractériser l'exposition à la chlordécone de la population générale et de diverses catégories de population en Guadeloupe et Martinique, l'ANSéS a piloté le volet de l'exposition alimentaire et Santé publique France celui de l'imprégnation sanguine de la population adulte par la chlordécone et d'autres pesticides. Les deux agences s'investissent également dans l'étude des liens entre l'exposition aux pesticides et le taux élevé de cancer de la prostate observé dans ces territoires, notamment dans la perspective d'une réactualisation des tableaux de maladies professionnelles ;
- à la suite de l' incendie de l'usine Lubrizol en Seine-Maritime, l'ANSéS a produit plusieurs avis sur l'évaluation des risques sanitaires potentiels liés aux contaminations des denrées alimentaires et sur la surveillance des eaux destinée à la consommation humaine. Pour sa part, outre une surveillance épidémiologique spécifique et immédiate à partir des données du système d'information de surveillance sanitaire des urgences et des décès (SurSaUD), Santé publique France s'est engagée sur quatre études d'évaluation des impacts sanitaires : une étude de santé déclarée en population d'impact sur la qualité de vie et les conséquences psychologiques et sociales, un suivi dans le temps d'indicateurs de santé à partir des données du système national de données de santé (SNDS), un suivi spécifique et de long terme des salariés des entreprises et des travailleurs intervenus lors de l'incendie et une enquête de biosurveillance qui sera déclenchée si les mesures effectuées par l'Ineris démontrent la présence de polluants dans l'environnement et que l'étude quantitative des risques sanitaires conclut à un risque sanitaire ;
- les deux agences ont été conjointement saisies le 29 octobre 2018 par les ministères des solidarités et de la santé, de la transition écologique et de l'agriculture afin d'investiguer les causes, notamment environnementales, des agrégats de cas d' agénésie transverse des membres supérieurs dans les départements de l'Ain, du Morbihan et de la Loire-Atlantique. Elles conduisent, à ce titre, plusieurs études, notamment d'épidémiosurveillance en santé animale et une revue exhaustive de la littérature scientifique sur les expositions alimentaires et environnementales, des sujets complémentaires faisant l'objet de collaborations avec d'autres agences comme l'ANSM pour les médicaments humains et les produits cosmétiques et l'IRSN pour les expositions radiologiques ;
- s'agissant des cancers pédiatriques recensés dans le secteur de Sainte-Pazanne en Loire-Atlantique, Santé publique France a conduit plusieurs investigations de terrain afin d'étudier les liens avec différents facteurs d'exposition, comme les expositions aux rayonnements électromagnétiques tant basse fréquence que radiofréquence. Le chef de l'unité d'évaluation des risques physiques de l'ANSéS a été sollicité pour participer aux réunions du comité local mis en place pour évaluer les résultats des études commanditées. Santé publique France a conclu, pour l'heure, à l'impossibilité d'identifier une cause commune à ces cancers et a appelé à un déploiement d'études d'envergure sur les expositions environnementales.
Activités de Santé publique France et de l'ANSéS en santé-environnement
Source : Santé publique France et ANSéS
S'agissant de l'ANSéS, plusieurs facteurs peuvent néanmoins contribuer à alimenter le sentiment d'une agence qui, bien que dédiée à la sécurité sanitaire de l'alimentation, de l'environnement et de la santé, doit composer avec des intérêts concurrents :
- la multiplicité de ses autorités de tutelle, au nombre de cinq : le ministère de la santé au travers de la DGS, le ministère de l'environnement au travers de la DGPR, le ministère de l'agriculture au travers de la DGAl, le ministère du travail au travers de la DGT et le ministère de l'économie au travers de la DGCCRF. Le poids du ministère de la santé dans cette tutelle est cependant loin d'être prépondérant. Sa participation au budget de l'agence est de l'ordre de 20 %, le financement de l'agence restant principalement assuré par le ministère de l'agriculture - dont la contribution est presque trois fois supérieure à celle du ministère de la santé ;
- la permanence dans le conseil d'administration de l'ANSéS de représentants des industriels et des exploitants agricoles : cette configuration tranche avec la composition du conseil d'administration d'autres agences impliquées dans la sécurité sanitaire, qu'elles soient dotées de pouvoirs de régulation, comme l'agence nationale de la sécurité du médicament et des produits de santé (ANSM), ou d'expertise comme Santé publique France. Or l'ANSéS assume précisément ces deux types de mission : elle est non seulement chargée de produire des expertises indépendantes sur les risques sanitaires liés à l'utilisation ou la consommation de produits commercialisés dans les secteurs industriels et agricoles - par exemple, sur les effets cancérigènes des pesticides ou des sels nitrités dans la charcuterie - mais également d'autoriser la commercialisation d'un certain nombre de produits tels que les produits phytopharmaceutiques ou les médicaments vétérinaires. Si les comités d'expertise de l'ANSéS sont constitués conformément aux principes d'indépendance scientifique consacrés par la charte de l'expertise et que ses avis et recommandations sont publiés après décision de son directeur général , son conseil d'administration est néanmoins amené à se prononcer sur des décisions d'importance stratégique telles que ses orientations stratégiques pluriannuelles, son programme de travail annuel ou encore les concours financiers que l'agence peut apporter au-delà de certains seuils.
Dans ces conditions, les rapporteurs recommandent la reconnaissance au ministère de la santé d'un rôle de chef de file dans la tutelle stratégique de l'ANSéS qui doit mécaniquement se traduire par une augmentation significative de sa contribution au budget de l'agence , afin de contrebalancer le poids du ministère de l'agriculture. Ils appellent également à renforcer les garanties de son indépendance et de sa crédibilité , en particulier par la composition de son conseil d'administration.
Proposition n° 11 : reconnaître dans la loi au ministère de la santé le rôle de chef de file de la tutelle stratégique de l'ANSéS et augmenter sa participation au budget de l'agence.
Par ailleurs, les rapporteurs préconisent une plus grande responsabilisation des opérateurs nationaux dans la mise en oeuvre du PNSE . À cet effet, ils proposent l' organisation par les commissions parlementaires permanentes compétentes - en l'espèce, la commission des affaires sociales, la commission de l'aménagement du territoire et du développement durable et la commission des affaires économiques - d'une audition conjointe , préalablement à la présentation des projets de loi de financement de la sécurité sociale et de finances, du délégué interministériel à la santé globale et des directeurs généraux de Santé publique France et de l'ANSéS , afin de rendre compte à la représentation nationale de la mise en oeuvre des politiques concourant à la santé publique et à la sécurité sanitaire.
Proposition n° 12 : organiser chaque année, en amont de l'examen du PLFSS et du PLF, une audition, conjointement par les commissions parlementaires permanentes compétentes, du délégué interministériel à la santé globale et des directeurs généraux de Santé publique France et de l'ANSéS, afin de rendre compte au Parlement de la mise en oeuvre des politiques concourant à la santé publique et à la sécurité sanitaire.
3. Assurer une prise en compte permanente des enjeux de santé environnementale dans l'élaboration des politiques publiques
Lors de son audition, Mme Maria Neira, directrice du programme de santé environnementale de l'OMS, a insisté sur la nécessité de systématiser l'évaluation de l'impact sanitaire (« health impact assessment ») des politiques publiques afin d'amener chaque ministère à apporter des garanties sur l'absence d'impact négatif de leurs projets sur la santé. À cet égard, les rapporteurs regrettent par exemple que, dans l'étude d'impact accompagnant le projet de loi portant lutte contre le dérèglement climatique et renforcement de la résilience face à ses effets, l'impact de ses différentes dispositions sur la santé ne soit essentiellement envisagé qu'au travers de l'analyse des leurs conséquences macroéconomiques, notamment par le prisme des économies escomptées en matière de dépenses de santé.
Dans ces conditions, les rapporteurs recommandent d' inclure dans les études d'impact accompagnant chaque projet de loi une évaluation des conséquences de ses dispositions sur la santé humaine, animale et végétale . Cette mesure suppose de compléter le huitième alinéa de l'article 8 de la loi organique du 15 avril 2009 51 ( * ) afin d'introduire dans le contenu des études d'impact des projets de loi une évaluation de leurs conséquences sanitaires, notamment en santé environnementale.
Proposition n° 13 : inclure systématiquement dans les études d'impact des projets de loi une évaluation des conséquences de ses dispositions sur la santé humaine, animale et végétale.
II. FAVORISER UNE INDISPENSABLE TERRITORIALISATION DES POLITIQUES DE SANTÉ ENVIRONNEMENTALE
Comme l'a relevé le directeur général de la prévention des risques lors de son audition, la plupart des leviers d'actions en matière de santé environnementale et d'amélioration du cadre de vie se situent au niveau territorial : les politiques d'urbanisme, d'aménagement du territoire, de mobilités, de logement, de formation, de petite enfance ou d'action sociale, au coeur des compétences des collectivités territoriales, sont en effet cruciales non seulement pour prévenir les expositions à risque mais également pour promouvoir un environnement bénéfique pour la santé . C'est également à cet échelon de proximité que ces enjeux peuvent apparaître les plus tangibles, facilitant leur nécessaire appropriation par la population.
Si d'intéressantes initiatives sont portées localement, l'implication des acteurs - en particulier les collectivités territoriales et représentants de l'État - sur ces sujets souvent perçus comme techniques demeure hétérogène , entravée par une approche essentiellement descendante de la politique de santé environnementale et une mobilisation insuffisante de moyens.
Pour les rapporteurs, une plus forte territorialisation des actions de santé environnementale, ciblée sur les réalités et préoccupations locales, apparaît essentielle pour créer une dynamique autour de ces enjeux intersectoriels et fédérer les acteurs selon une logique partenariale . Cette approche est également un lever pour agir sur les déterminants sociaux et territoriaux des inégalités de santé , lesquels forment, selon la société française de santé publique, plus de 80 % de ces inégalités.
A. UNE MOBILISATION DES ACTEURS LOCAUX PÉNALISÉE PAR UNE APPROCHE CLOISONNÉE ET ESSENTIELLEMENT DESCENDANTE
1. Les carences du pilotage territorial
a) Le plan régional santé environnement : un outil au positionnement marginal et doté de moyens limités
La loi de modernisation de notre système de santé de janvier 2016 a réaffirmé le rôle des plans régionaux de santé environnementale (PRSE) comme des vecteurs de la « territorialisation des politiques définies dans les domaines de la santé et de l'environnement » 52 ( * ) .
Depuis la première génération de ces plans élaborée dans le sillon du PNSE 1 de 2004, ceux-ci - co-pilotés en théorie par le préfet de région, l'agence régionale de santé et le conseil régional en associant les autres niveaux de collectivités - ont permis indéniablement de structurer des actions en santé environnementale, de fédérer les partenaires et de susciter un débat public autour de ces enjeux au niveau territorial.
Pour autant, au-delà d'une appropriation variable par leurs acteurs, ces outils peinent, en raison de limites qui font écho à celles - soulignées plus haut - qui affectent le plan national, à servir de véritable levier à la territorialisation de la politique de santé environnementale.
• Pour la région Nouvelle-Aquitaine dont les rapporteurs ont auditionné le président, si « le PRSE devrait être le creuset de la politique régionale en matière de santé environnement (...) il est en réalité le parent pauvre, l'accessoire visible mais peu opérant » 53 ( * ) . Il n'est ainsi qu' un outil parmi d'autres - et pas l'outil principal - dans la politique régionale en faveur de ces enjeux et non l'ancrage structurant des actions menées au niveau territorial.
Ces constats corroborent ceux établis par le Conseil général de l'environnement et du développement durable et l'Inspection générale des affaires sociales en 2018 dans leurs évaluations du PNSE 3. L'IGAS relevait ainsi qu' « au niveau régional, les PRSE sont structurellement peu intégrés dans les politiques publiques conduites par l'État comme par les collectivités territoriales » , formant un « outil périphérique de contractualisation ». Le cadrage institutionnel du PRSE ne prédispose pas nécessairement les conseils régionaux à s'y investir, à défaut d'être articulé avec les autres prérogatives des régions : dès lors, « en pratique, le pilotage en région dépend de l'implication des acteurs et de leur souhait, ou non, de travailler ensemble sur ce sujet » .
Parmi les quinze régions dotées d'un PRSE 3, celui-ci est porté par les seuls préfet et ARS dans trois régions (Île-de-France, Occitanie, Auvergne-Rhône-Alpes) où le conseil régional n'est pas cosignataire.
• Les faibles moyens financiers, humains et organisationnels consacrés aux PRSE, relevés par nombre d'acteurs, témoignent de ce positionnement marginal et constituent une autre limite à leur efficacité .
Ces moyens ne donnent pas lieu à un recensement au niveau national permettant aux rapporteurs de disposer d'un aperçu consolidé. De surcroît, la consultation des PRSE 3 sur les sites régionaux qui leur sont dédiés montre que ceux-ci, de manière générale, ne comportent pas de volet financier déclinant les engagements des partenaires pour la mise en oeuvre des actions portées par ces plans 54 ( * ) , ce qui leur confère un caractère « hors sol ».
Dans une région particulièrement investie sur ces thématiques, les données transmises aux rapporteurs par le conseil régional de Nouvelle-Aquitaine montrent un engagement sur le PRSE 3 signé en 2017 estimé à près de six millions d'euros en cumulé à fin 2020. Cet effort se répartit de la façon suivante : 3,2 millions d'euros portés par l'ARS, 2 millions par la région (auxquels s'ajouteront 1,2 million d'euros supplémentaire programmés), 0,7 million par la direction régionale de l'environnement, de l'aménagement et du logement (Dreal) et le reste partagé entre d'autres acteurs (rectorat, agences de l'eau, direction régionale de l'alimentation, de l'agriculture et de la forêt).
Dans d'autres régions suivies par le CGEDD ou l'IGAS dans leurs évaluations du PNSE 3, réalisées alors que les PRSE de même génération se mettaient juste en place, les moyens consacrés à la mise en oeuvre et à l'animation des PRSE sont présentés comme limités voire marginaux au regard de ceux alloués à d'autres interventions publiques locales :
- en Provence-Alpes-Côte d'Azur, la Dreal et l'ARS y consacrent chacune 0,5 ETP et, respectivement, 100 000 et 700 000 euros par an, auxquels s'ajoutent 200 000 euros du conseil régional ; l'IGAS ajoute s'être rendue dans la délégation territoriale ARS du Vaucluse qui ne dispose pas d'agent dédié pour faire vivre le PRSE ;
- en Auvergne-Rhône-Alpes, la Dreal y affecte un ETP et 180 000 euros par an et l'ARS 1,5 ETP dédié (même si la démarche est censée mobiliser tous les services) ainsi que des crédits du Fonds d'intervention régional (FIR) ; le conseil régional n'est pas signataire.
S'appuyant sur des moyens limités, les plans régionaux ne jouent que trop peu un effet de levier pour des projets portés par les acteurs territoriaux : l'IGAS note ainsi que « les moyens financiers alloués aux appels à projet sont au mieux de quelques centaines de milliers d'euros par an, selon les données communiquées par la DGS pour sept régions. L'ordre de grandeur est de 600 000 € pour les PRSE de Nouvelle-Aquitaine et PACA, de 332 000 € par an pour le PRSE de Bretagne, de 100 000 € par an pour Centre-Val de Loire, et de montants plus faibles encore dans d'autres régions. »
Il est encore tôt pour dresser un bilan complet des PRSE 3 en cours d'application et savoir si des inflexions significatives ont été, depuis, apportées à ces constats. La lecture de ces plans met cependant en exergue un regard parfois lucide des rédacteurs sur cette réalité à travers les éléments de bilan du plan précédent qu'ils retracent dans certains cas. En Grand Est, sont notamment relevées des difficultés d'implication du niveau infra-régional, pourtant nécessaire pour irriguer les politiques locales des enjeux de santé environnementale. En Pays-de-la-Loire, il est observé que les moyens dévolus au PRSE 2 n'ont pas permis de développer autant que souhaité l'animation globale et transversale du plan. L'absence de hiérarchisation des actions et de stratégie claire, ainsi que le manque d'animation et d'appui du niveau national sont d'autres freins identifiés.
Une plus grande visibilité sur les moyens de pilotage dédiés pourrait contribuer à donner plus de portée aux engagements des acteurs dans le cadre des PRSE et à renforcer le caractère stratégique de cet outil.
Proposition n° 14 : accompagner la prochaine génération de PRSE d'indicateurs sur les moyens financiers et humains consacrés à leur pilotage, leur animation et leur mise en oeuvre.
Le déficit d'articulation claire entre les interventions nationales et territoriales, pointé par de nombreux intervenants, est une autre illustration des limites de ces supports à la politique territoriale en santé-environnement.
b) Une articulation non optimale entre les échelons national, régional et territorial pour engranger une dynamique locale
Les plans régionaux en santé environnementale sont définis, depuis la loi « santé » de janvier 2016, comme la déclinaison au niveau régional du plan national 55 ( * ) . Ils ne sont plus la mise en oeuvre du PNSE au sein du projet régional de santé selon la rédaction précédemment en vigueur, ce qui devait conférer à leurs acteurs plus d'autonomie.
Le PRSE prend ainsi appui sur les enjeux prioritaires du plan national, « tout en veillant à prendre en compte les facteurs de risques spécifiques aux régions ». Pour la déclinaison du PNSE 3, l'instruction nationale du 27 octobre 2015 relative à l'élaboration et à la mise en oeuvre des PRSE 56 ( * ) a esquissé un effort d'articulation et de ciblage des actions : rappelant que les plans régionaux n'ont pas à décliner la totalité des actions du plan national, elle préconise de cibler, en fonction des préoccupations locales et des priorités régionales de santé publique, une dizaine d'actions du PNSE parmi une liste présélectionnée ( cf. ci-après), et d'aborder d'autres thématiques en fonction des problématiques propres aux territoires.
Les actions du PNSE ciblées pour être déclinées dans les PRSE selon l'instruction DGS/DGPR du 27 octobre 2015
|
Actions du PNSE |
Thème |
|
5 et 6 |
Prévention du risque radon |
|
10 et 11 |
Actions de réduction et l'information liées au risque allergique, incluant l'exposition à l'ambroisie |
|
24 |
Surveillance sanitaire des populations exposées aux métaux lourds |
|
27 |
Mise en oeuvre de stratégies de lutte contre les vecteurs de maladies transmissibles, en lien avec le changement climatique |
|
39 et 40 |
Réalisation d'études d'exposition des populations |
|
49 et 51 |
Amélioration de la qualité de l'air intérieur et extérieur |
|
55, 56 et 101 |
Alimentation en eau potable |
|
61 |
Réalisation de diagnostics dans le cadre de l'opération « établissements sensibles » |
|
63 |
Résorption des points noirs de bruit |
|
64 et 65 |
Actions sur les pesticides en outre-mer |
|
95 à 97 |
Actions sur la promotion d'initiatives locales d'actions en santé environnementale, d'appels à projets concertés et d'études d'impact sur la santé |
|
98 et 99 |
Actions sur l'intégration dans les projets d'aménagement et d'urbanisme de la problématique relative à la qualité de l'air et plus généralement de la thématique santé- environnement |
|
103 |
Prévention des risques auditifs |
|
105 à 107 |
Information et formation en santé environnement |
Les PRSE 3 illustrent globalement cet effort de recentrage sur quelques axes et en général une vingtaine d'actions clés.
Pour l'IGAS, cette « limitation thématique énoncée par la circulaire d'octobre 2015 n'est pas entièrement pertinente mais constitue l'esquisse d'une structuration entre les objectifs relevant de l'action nationale et ceux relevant en tout ou partie de l'action locale ». Pour autant, l'IGAS comme le CGEDD ont mis en avant une articulation « pauvre » entre le plan national et ses déclinaisons régionales, de surcroît « uniquement descendante » : « l'absence de dispositif national favorisant la mutualisation et même la connaissance des actions réussies et des méthodes expérimentées avec succès est un frein considérable à l'efficacité ».
En outre, le décalage temporel entre le PNSE et ses déclinaisons régionales rend « la conception même de PRSE déclinant le PNSE dans la même chronologie [...] irréaliste, donc non réalisée ». Fin mars 2018, plus de trois ans après l'entrée en vigueur du PNSE 3, dix régions sur 18 avaient signé leur plan régional. Le PNSE ne se nourrit donc pas d'un retour des actions des plans régionaux de même génération. Pour ces raisons, le CGEDD préconisait des plans régionaux « glissants » qui seraient seulement révisés lors de l'entrée en vigueur du nouveau plan national : cela serait intéressant à condition de s'inscrire dans une démarche continue d'évaluation.
Le directeur général de la prévention des risques a reconnu lors de son audition que cet outil n'avait pas encore trouvé son équilibre : trop souvent les PRSE ressemblent au PNSE , la définition de nombreuses priorités nationales pouvant brider les initiatives locales .
Au niveau infra-régional, le PRSE ne paraît pas former, avec le PNSE et les multiples autres plans sectoriels nationaux comme régionaux, un repère suffisamment structurant pour l'action. Pour les représentantes de la Ville de Paris et de l'Eurométropole de Strasbourg auditionnées par les rapporteurs, ce « mille-feuille » constitue un ensemble complexe, lourd et contraignant pour les acteurs locaux, qui peinent à y trouver un caractère opérationnel et se retrouvent soumis à des injonctions parfois contradictoires. « C'est la jungle quand les plans nationaux arrivent au niveau d'un territoire », a ainsi affirmé Mme Françoise Schaetzel, vice-présidente de l'Eurométropole de Strasbourg. Le manque de clarification des responsabilités et l'articulation insuffisante entre les différents plans ne permettent pas, de surcroît, d'éviter des redondances dans l'action publique, induisant une perte globale d'efficacité.
Si ces limites contribuent à brider les initiatives des acteurs locaux, certains développent toutefois, dans le cadre ou non du PRSE, une approche volontariste des enjeux de santé environnementale. Il en ressort une grande hétérogénéité des engagements d'un territoire à l'autre, d'où émergent des pratiques innovantes susceptibles d'éclairer les démarches sur le sujet.
2. Un sujet investi de manière hétérogène par les acteurs locaux
a) Une approche souvent technique, suivant la tradition du mouvement hygiéniste : un changement de paradigme à opérer
La politique territoriale de santé environnementale s'inscrit dans l'héritage du mouvement hygiéniste du 19 e siècle.
Les missions dévolues en la matière aux agences régionales de santé recouvrent un champ potentiellement très large et sont étroitement imbriquées à celles des préfets, par exemple en matière de contrôle sanitaire des eaux destinées à la consommation humaine ou des eaux de baignade, de lutte anti-vectorielle, de contrôle pour la prévention du risque radon, des habitats insalubres ou de la qualité de l'air intérieur, en liaison le cas échéant avec les autres services de l'État compétents. Les services dédiés ont pour lointaine origine les services d'hygiène des milieux créés en 1973 et qui étaient gérés jusqu'en 1986 par les conseils généraux.
Ces missions font écho aux missions historiques des communes en matière d'hygiène et de salubrité , associées au pouvoir de police du maire (habitat insalubre, tranquillité publique, pollution...) 57 ( * ) et aux prérogatives des anciens bureaux municipaux d'hygiène : créés dans les villes de plus de 20 000 habitants par la loi du 15 février 1902 relative à la protection générale de la santé publique, ceux-ci ont été transformés depuis 1984 en services communaux - ou intercommunaux - d'hygiène et de santé.
Les prérogatives des services communaux ou
intercommunaux
d'hygiène et de sécurité (SCHS ou
SIHS)
L'article L. 1422-1 du code de la santé publique rappelle la responsabilité des communes ou, le cas échéant, de leurs groupements, pour assurer l'organisation et le financement des services municipaux de désinfection et des services communaux d'hygiène et de santé. Il précise que ces derniers « sont chargés, sous l'autorité du maire, de l'application des dispositions relatives à la protection générale de la santé publique énumérées [dans le présent code] et relevant des autorités municipales » .
Si le périmètre des actions des SCHS n'est pas
formellement défini
- comme le relevait un rapport des
inspections en 2009
58
(
*
)
notant une diversité de situations et un
décalage entre les textes et les activités effectivement
exercées - celles-ci s'inscrivent notamment dans les domaines
d'intervention réglementaire fixant les
« règles
générales d'hygiène et toutes autres mesures propres
à préserver la santé de l'homme »
énumérés à l'article L. 1311-1 du
même code : prévention des maladies transmissibles,
salubrité des habitations et milieux de vie, alimentation en eau,
traitement et élimination des eaux usées et des déchets,
activités sur les installations classées pour la protection de
l'environnement, lutte contre les nuisances sonores et la pollution
atmosphérique, distribution et conservation des denrées
alimentaires.
Ces actions peuvent par exemple concerner : le contrôle des règles d'hygiène alimentaire, des inspections sur l'état sanitaire des logements, des campagnes de dératisation de lieux publics, des autocontrôles de la qualité de l'eau, etc.
Comme le notait l'IGAS dans un rapport de décembre 2011 consacré à la mise en oeuvre par les ARS des politiques de santé-environnement, le socle normatif conséquent sur lequel s'inscrivent ces missions est axé essentiellement autour de compétences « de mise en oeuvre », en préparation de décisions du préfet 59 ( * ) . Elles sont centrées sur le champ sanitaire tandis que la participation de l'ARS aux autres politiques est rarement contraignante.
En raison notamment d'une « très inégale motivation des agences » et d'une « tension moyens-missions » sur un domaine embrassant des champs très larges, cette évaluation concluait à « un bilan mitigé » au regard des « potentialités intéressantes » du modèle des ARS - dont la loi HPST de 2009 avait acté la récente création - pour l'exercice de ces missions « longtemps considérées comme l'apanage d'équipes de professionnels techniques (...) relativement cloisonnées et peu ouvertes sur les autres dimensions des politiques de santé » : une opportunité de gestion décloisonnée des politiques sanitaires et d'intégration des politiques transverses de santé-environnement dans une stratégie régionale de santé dotée d'une plus large autonomie.
L'IGAS notait que la santé environnementale, impliquant une capacité d'impulsion de la dimension sanitaire dans les autres politiques, « impose dès lors à l'ARS de dépasser ses propres outils et instances pour avoir un rôle d'entraînement ».
Si cet objectif de promotion de la santé et d'animation a été pris en compte dans l'instruction nationale relative aux missions des ARS dans le domaine de la santé environnementale 60 ( * ) , publiée fin 2011 simultanément à cette évaluation et toujours en vigueur, de nombreux acteurs auditionnés ont fait observer que des progrès dans cette voie étaient encore possibles afin de sortir d'une approche technique de ces sujets et d'instiller les enjeux de santé-environnement dans les politiques conduites par les agences .
Les représentants des sociétés savantes entendus par les rapporteurs - société française de santé publique et société francophone de santé et environnement - ont appelé à un rééquilibrage nécessaire, au niveau des ARS comme de leur ministère de tutelle, focalisés sur le soin, en faveur de la prévention primaire et de la santé publique.
Cet enjeu pose évidemment la question des moyens dont disposent les ARS 61 ( * ) pour conjuguer leurs missions régaliennes en santé-environnement, liées aux contrôles et à la réglementation, qui restent essentielles, et les besoins d'information du public, d'expertise et d'animation territoriale. Il impose également un changement de logiciel qu'un portage politique fort au niveau national permettrait d'impulser de manière plus homogène sur le territoire.
Si la DGS et la DGPR ont indiqué réunir des représentants des ARS et des Dreal aux étapes clés de la construction des plans nationaux et régionaux en santé-environnement et sur toute la durée de leur suivi, à raison de 3 ou 4 réunions par an, le pilotage national apparaît encore insuffisant pour assurer le partage d'expériences, échanger et mutualiser les actions conduites. Le directeur général de l'ARS de Nouvelle-Aquitaine a ainsi souligné l'intérêt de réunions thématiques plus fréquentes des ARS avec la DGS. Cette remontée d'expériences pourrait utilement servir à l'actualisation de l'instruction de 2011 sur les missions des ARS en santé environnementale pour y intégrer les enjeux émergents, identifier une hiérarchisation des missions des agences et engager une clarification du partage de responsabilités imbriquées avec celles des autres services de l'État ou des collectivités territoriales, tels que les SCHS.
b) Un engagement volontariste d'acteurs locaux : des initiatives intéressantes en ordre dispersé
Bien qu'elles se traduisent de manière hétérogène d'un territoire à l'autre, l'engagement parfois ancien des acteurs locaux sur ces thématiques fait émerger des dynamiques locales et des initiatives innovantes.
D'une part, au niveau régional, le PRSE, en dépit de ses limites, a contribué à donner une visibilité à ces enjeux - qui font désormais l'objet, en général, d'une page dédiée sur les sites de chacune des ARS -, à développer une ingénierie et à mobiliser, notamment de par son processus d'élaboration, les différents acteurs fortement impliqués localement.
Un réseau d'acteurs locaux a ainsi pu commencer à se structurer. Suivant les instructions de 2015, dans la plupart des régions a été constitué un groupe régional santé environnement (GRSE), déclinaison du GSE, qui associe des représentants des services de l'État, des collectivités territoriales, des établissements publics, d'associations, d'acteurs du monde économique ou d'experts. D'autres, à l'instar de la Nouvelle-Aquitaine, ont développé des outils contribuant à la diffusion des connaissances à l'échelle de la région : l' observatoire régional santé-environnement (ORSE) joue un rôle d'information, de concertation et d'aide à la décision.
L'observatoire régional
santé-environnement (ORSE)
de Nouvelle-Aquitaine : un levier de
diffusion et de partage
des connaissances en santé
environnementale
L'observatoire régional santé environnement (ORSE) a été créé par l'ARS dans le cadre de ses missions de veille sanitaire et d'observation. Cette structure associative est portée d'un point de vue fonctionnel par l'observatoire régional de la santé (ORS). Initié en 2013 en région Limousin, son fonctionnement étendu à la région Nouvelle-Aquitaine est effectif depuis novembre 2017.
Comme l'a indiqué son directeur lors de son audition par les rapporteurs, sa création est née du besoin des citoyens d'avoir des connaissances sur la santé des populations et la qualité de l'environnement.
L'ORSE a ainsi vocation à répondre aux besoins de médiation et d'échanges sur la santé environnementale, pour favoriser la diffusion de connaissances scientifiques auprès des acteurs régionaux et locaux .
Trois objectifs lui sont assignés :
- favoriser le partage de connaissances sur la situation régionale en santé environnementale (recherche active et collecte de données auprès des différents contributeurs - analyse, mise à disposition et information des acteurs) ;
- répondre au besoin de concertation et de médiation (échange entre acteurs sur les thématiques santé-environnement à partir d'exposés de résultats, d'interventions d'experts, d'interrogations spécifiques soulevées localement, etc. ) ;
- être force de proposition d'actions et d'outil d'aide à la décision (aide à la définition des priorités et à l'identification des actions à mettre en oeuvre, à une échelle régionale et/ou locale ou nationale).
L'ORSE propose deux niveaux d'intervention :
- des séminaires thématiques régionaux réunissant des experts (« changement climatique et santé » en 2018, « air extérieur et santé » en 2019 ou « environnement intérieur et santé » en 2020, ce dernier ayant été suivi par 92 participants) ;
- des démarches de déclinaison locale permettant aux acteurs d'un territoire de partager des connaissances et de dialoguer « à froid » sur des sujets à enjeux : la première séance sur le sujet « pesticides et santé » a été organisée en décembre 2019 dans le cadre du contrat local de santé de Haute Gironde.
Parallèlement, l'ORSE rassemble et met à disposition les données disponibles sur son site internet mis en service en septembre 2018.
En 2016, l'ORSE (en partenariat avec le Cerema - centre d'études et d'expertise sur les risques, l'environnement, la mobilité et l'aménagement) a réalisé en amont de l'élaboration du PRSE 3 le premier état des lieux santé-environnement , permettant notamment d'identifier les inégalités entre territoires, les enjeux sectoriels et facteurs d'exposition.
D'autre part et à un échelon infra-régional, si la santé environnementale n'est pas inscrite formellement dans les compétences des collectivités territoriales, celles-ci, avec le relai et l'appui des acteurs de terrain, se sont depuis longtemps saisies de ces thématiques, dans le cadre de leurs prérogatives (urbanisme, aménagement de l'espace, mobilités, petite enfance, etc. ) ou en développant des compétences facultatives.
A l'instar de Paris et de Strasbourg, certaines villes, à partir de leurs missions historiques en matière d'hygiène, ont bâti une démarche plus globale de santé environnementale irriguant les différents pans de l'action publique locale : ces démarches volontaristes ont été formalisées dans le plan « Paris Santé Environnement » en 2015 ou la feuille de route « Cadre de vie sain et durable » engagée en 2018 dans l'Eurométropole et ses communes, dont les grands axes sont retracés dans l'encadré ci-après.
Les démarches santé-environnement à Paris et Strasbourg
Le plan parisien de santé environnementale (PPSE) pose, pour 2014-2020 et au-delà, un cadre politique identifiant les enjeux pour un territoire urbain comme Paris (à partir de huit grands facteurs d'exposition responsables de pathologies identifiées par un groupe d'experts), ainsi que des orientations et actions.
Il s'appuie sur 16 fiches-actions, qui recoupent les grands axes suivants :
- réduire les facteurs d'inégalité de santé à caractère environnemental, en travaillant à l'élaboration de diagnostics territoriaux avec les habitants ou via des actions ciblées sur les publics sensibles ;
- agir en faveur d'une prise en compte plus systématique des enjeux de santé dans la manière de penser l'aménagement de la ville ;
- renforcer les outils d'observation locale en santé environnementale ;
- faciliter l'accès à une offre de santé adaptée, au travers de consultations en santé environnementale et de diagnostics en environnement intérieur ;
- favoriser le développement d'une culture en santé environnementale, notamment via la création d'un pôle, centre de ressource et structure d'appui, associant services de la ville, acteurs de l'économie de la santé environnementale, chercheurs et experts, partenaires institutionnels, acteurs associatifs et collectifs citoyens.
L'un des objectifs affichés est de réduire le cloisonnement entre les enjeux de santé et d'environnement. Le plan est conçu dans une démarche évolutive, intégrant une concertation continue avec les parties prenantes.
La feuille de route « Cadre de vie sain et durable » de l'Eurométropole de Strasbourg a fait l'objet d'une délibération du conseil de l'Eurométropole adoptée le 28 mars 2018. Quatre axes sont identifiés :
- renforcer les outils d'observation locale en santé environnementale pour mieux contribuer à la rédaction des inégalités sociales et territoriales de santé ;
- renforcer l'articulation entre développement durable et cadre de vie sain dans les politiques d'urbanisme, d'agriculture, de transports, de préservation de l'environnement et accompagner des expérimentations d'intérêt métropolitain. Cet objectif s'appuie notamment sur l'évaluation d'impact en santé (EIS) ;
- développer la capacité d'action des communes sur le territoire de la métropole par le partage des expériences et des savoir-faire. Deux thématiques sont prioritairement ciblées : la qualité de l'air intérieur, notamment dans les structures d'accueil de la petite enfance et les écoles, et la lutte contre la prolifération de certaines espèces animales, comme le moustique tigre ou les punaises de lit ;
- favoriser l'adoption de « bons gestes » favorables à la qualité de vie et au bien être par des actions de sensibilisation coordonnées. Deux thématiques prioritaires sont ciblées pour développer une information aux citoyens et mobiliser le débat public : les enjeux de qualité de l'air intérieur et l'exposition aux substances chimiques.
Ces démarches mettent en avant deux déterminants qui apparaissent essentiels pour rendre pleinement opérationnelles les actions de promotion de la santé environnementale dans les territoires :
- elles s'appuient sur le développement d'une expertise locale , permettant de cibler les préoccupations et priorités en fonction des risques d'exposition au niveau du territoire, selon une approche populationnelle axée sur la réduction des inégalités sociales et territoriales de santé ;
- elles visent à insuffler une approche intégrée de la santé environnementale dans l'ensemble des politiques publiques locales, valorisant les impacts positifs d'un cadre de vie sain au-delà d'une approche ciblée sur la réduction des risques.
Pour les rapporteurs, accompagner le développement de telles démarches, au-delà des initiatives éparses et morcelées existantes, implique de repenser les conditions de la gouvernance territoriale de la politique de santé environnementale.
B. LES POLITIQUES LOCALES, UN NÉCESSAIRE POINT D'ANCRAGE DES ACTIONS EN SANTÉ ENVIRONNEMENTALE
1. Fédérer les acteurs et les ressources au niveau territorial
a) Outiller les élus pour leur permettre de se saisir de ces enjeux complexes
Si les politiques locales sont un levier incontournable pour la promotion de la santé environnementale, la complexité de ces enjeux rend leur approche particulièrement délicate pour les élus locaux.
En dehors de « grandes » collectivités, comme les villes de Paris et Strasbourg ou des conseils régionaux, qui ont développé les moyens d'une expertise propre, le besoin d'outiller élus et acteurs locaux a été relevé par de nombreuses personnalités auditionnées : cela apparaît comme un préalable indispensable pour qu'ils s'approprient ces enjeux, sur un domaine qui n'est pas formellement une compétence des collectivités territoriales.
Plusieurs initiatives y concourent et gagneraient à être plus largement diffusées.
• Ainsi, une formation à la santé environnementale à destination des élus ou agents techniques des collectivités territoriales est en cours de déclinaison dans plusieurs régions, à partir d'une initiative de l'ARS Provence-Alpes-Côte d'Azur en liaison avec l'école des hautes études en santé publique (EHESP). Proposée en e-learning et déclinée en huit modules 62 ( * ) pour une durée de 4 heures, cette formation a pour objectifs de définir les risques et enjeux sanitaires de l'environnement, d'informer les élus sur les leviers d'actions à leur disposition afin de développer un environnement favorable à la santé et de renseigner sur les acteurs partenaires dans ce domaine. Pour des agents des collectivités territoriales, le centre national de la fonction publique territoriale (CNFPT) propose également des formations continues thématiques sur les politiques en santé environnementales ou la réduction des inégalités de santé.
Proposition n° 15 : développer les formations en santé environnementale en direction des élus locaux et agents des collectivités territoriales.
• En outre, l'adhésion volontaire de certaines collectivités à des réseaux nationaux ou internationaux comme le réseau français des Villes-Santé de l'OMS (qui réunit une centaine de villes, principalement des grandes villes) et l'association « Élus, santé publique & territoires » ou à la charte d'engagement « Villes et territoires sans perturbateurs endocriniens » portée par l'association Réseau environnement santé (RES) participent des échanges de bonnes pratiques.
• Au-delà de ces initiatives laissées au volontariat des acteurs, le besoin général de développer des réseaux d'échanges pour le partage d'expériences ou de bonnes pratiques et de diffuser des méthodologies pour l'action ressort comme un axe prioritaire du projet de PNSE 4 soumis à consultation pour développer les actions concrètes dans les territoires. Son action 15 vise ainsi à créer une plateforme collaborative pour les collectivités, présentant d'une part un espace de partage de retours d'expériences et d'autre part un centre de ressources sous la forme d'une « boîte à outils », regroupant informations et documentations utiles à la compréhension et à la conduite d'actions en santé-environnement dans les territoires.
Les rapporteurs se rallient à cette orientation qui prend notamment appui sur un outil existant : le réseau d'échange en santé-environnement (RESE). Avant tout alimenté par l'administration centrale et les ARS, pour les besoins des agents des ARS, mais également ouvert aux services communaux d'hygiène et de santé, celui-ci permet d'assurer une veille réglementaire et de partager des outils et expériences entre services. Le directeur général de l'ARS de Nouvelle-Aquitaine a relevé l'intérêt de cet outil réactif. Comme l'ont relevé les représentants de la région Nouvelle-Aquitaine, son ouverture à l'ensemble des agents territoriaux travaillant sur la santé environnementale, au-delà des seuls SCHS, permettrait une acculturation et un développement des réseaux territoriaux et nationaux .
Le partage de bonnes pratiques pourrait également passer par le site de Santé publique France, qui recense des initiatives en santé publique sans encore comporter, toutefois, de volet spécifique en santé environnementale.
• Parallèlement, et alors que la réforme des régions a étendu le territoire d'action des agences régionales de santé, comme des autres services de l'État déconcentrés au niveau régional, les délégations territoriales des ARS peuvent jouer un rôle utile d'interface avec les élus locaux et d'appui en ingénierie dans la conduite de politiques locales en santé , notamment en santé environnementale.
Or, ces délégations départementales sont faiblement dotées de manière générale et particulièrement en moyens d'expertise ou d'animation en santé environnementale, pour la conduite de projets, des outils de diagnostic ou l'intégration de ces enjeux dans les contrats locaux de santé.
Les critiques à l'égard d'une gestion par les ARS de la crise sanitaire de la covid-19 insuffisamment proche du terrain a conduit la commission d'enquête sénatoriale 63 ( * ) à préconiser un redéploiement des moyens humains et financiers des ARS vers leurs délégations départementales en attribuant à celles-ci des compétences propres, dont celle du lien avec les élus locaux.
Cette préconisation, qui fait écho à une recommandation issue du Ségur de la Santé, a également du sens pour l'appui aux politiques locales en santé-environnement, en dehors des seules situations de crise sanitaire.
Proposition n° 16 : mieux prendre en compte des enjeux de santé environnementale au sein des délégations territoriales des ARS, afin de renforcer leur rôle d'appui de proximité aux élus locaux.
b) S'appuyer sur un réseau d'expertise et mobiliser les acteurs pour impulser une dynamique locale
A l'instar de l'exemple thaïlandais de santé communautaire évoqué par Mme Claire Lajaunie, directrice de recherche à l'Inserm, à travers le rôle sentinelle de citoyens volontaires ou « référents santé », de nombreux acteurs auditionnés ont mis en exergue l'importance d'ancrer la santé environnementale dans la démocratie sanitaire afin de promouvoir ces enjeux au plus près des territoires et des habitants .
La société française de santé publique, dont les rapporteurs ont auditionné notamment le président, le professeur Emmanuel Rusch, également président de la conférence nationale de santé, a souligné à cet égard l'importance de faire vivre le réseau associatif et celui des différents « acteurs experts » intervenant sur ces sujets .
Aux côtés des collectivités territoriales et des acteurs de l'État, de nombreux acteurs sont en effet des partenaires incontournables de la politique de santé environnementale dans les territoires, par leur rôle d'expertise et de relai pour informer et agir sur les comportements.
Ces partenaires sont nombreux, qu'il s'agisse de spécialistes de l'éducation à la santé (tels que les comités régionaux d'éducation pour la santé, les CRES, ou, sur le champ de la santé environnementale, les associations GRAINE instituées dans chaque région), de la prévention (centres régionaux des pathologies professionnelles et environnementales) ou des investigations épidémiologiques (comme les CIRe, représentations régionales de Santé publique France), d'opérateurs comme les agences de l'eau ou encore d'associations d'usagers.
Certains sont dotés de missions réglementaires à l'instar des associations agréées de surveillance de la qualité de l'air (Aasqa) représentées au niveau national par la fédération Atmo France. De par leur ancrage territorial, ce sont des partenaires privilégiés pour conduire des diagnostics partagés et des actions concertées sur la qualité de l'air à l'échelle des territoires. Les rapporteurs attirent l'attention sur la nécessité pour ces organismes de bénéficier de financements à la hauteur des missions qui leur sont confiées et leur permettant de fournir l'expertise et le conseil aux territoires nécessaires à l'action publique .
Les Aasqa, des partenaires essentiels des actions de
lutte
contre la pollution de l'air dans les territoires
Constituées dans les années 70, les associations agréées de surveillance de la qualité de l'air (Aasqa) sont des organismes associatifs agréés par l'État. Aux termes de l'article L. 221-3 du code de l'environnement, celles-ci se voient confier par l'État la mise en oeuvre de la surveillance de la qualité de l'air et de ses effets sur la santé et sur l'environnement, de manière adaptée aux besoins de chaque zone.
Leur gouvernance associe l'État, les collectivités territoriales, des entreprises contribuant à l'émission des substances surveillées, des associations et personnalités qualifiées. Leur financement est diversifié (État, collectivités, entreprises via des dons libératoires de taxes générales sur les activités polluantes), afin de garantir leur neutralité et leur indépendance.
Les 18 Aasqa sont présentes dans chaque région de métropole et d'outre-mer.
Elles ont quatre missions principales :
- surveiller et prévoir l'air et l'atmosphère par des mesures, modélisations et inventaires. Leur champ d'intervention couvre un panel de polluants réglementés (particules, oxydes d'azote et de soufre, ozone...) étendu aux gaz à effet de serre, à l'air intérieur, aux pesticides dans l'air, aux pollens, aux odeurs, etc. Les indicateurs qu'elles établissent le sont de façon homogène sur l'ensemble du territoire (à l'instar de l'« indice ATMO » indicateur journalier de la qualité de l'air calculé quotidiennement à l'échelle de chaque commune ou à l'échelle intercommunale à partir des concentrations dans l'air de cinq polluants réglementaires) ;
- informer et sensibiliser la population et les acteurs locaux, notamment les préfets, au quotidien sur la qualité de l'air observée et alerter en cas d'épisode de pollution ;
- accompagner les décideurs par l'évaluation des actions de lutte contre la pollution de l'air et de réduction de l'exposition de la population à la pollution de l'air ;
- améliorer les connaissances et participer aux expérimentations innovantes sur les territoires.
L'arrêté du 19 avril 2017 relatif au dispositif national de surveillance de la qualité de l'air ambiant précise les missions que l'État confie aux Aasqa sur ce volet.
À l'heure actuelle, ces partenaires sont réunis au sein des groupes régionaux en santé environnementale - les GRSE - constitués pour l'élaboration et le suivi du PRSE. Toutefois, la composition pléthorique de ces instances (pouvant réunir plus de 400 membres) et leur pilotage par les autorités de l'État ne leur confèrent pas la souplesse et l'autonomie souhaitables pour « faire vivre » ce réseau d'experts et assurer un « pont » avec la société civile .
En déclinaison de l'évolution du GSE en conseil national en santé-environnement ( cf . proposition n° 8), les rapporteurs proposent de transformer ces groupes régionaux en conseils en santé-environnement régionaux dotés d'une plus large autonomie de fonctionnement et notamment d'une capacité à s'autosaisir de thématiques. Ces instances pourraient, le cas échéant, être rattachées au conseil économique, social et environnemental régional (Ceser).
Proposition n° 17 : fédérer le réseau territorial d'experts et de partenaires au sein de conseils en santé-environnement régionaux dotés d'une autonomie de fonctionnement et d'une capacité d'autosaisine ou d'alerte.
L'un des objectifs de la mobilisation de ce réseau de partenaires pourrait être d'alimenter un portail d'information et centre de ressources régionales en santé environnementale , assurant en particulier la collecte et le suivi de données territoriales sur l'impact sanitaire de facteurs environnementaux et garantissant la transparence de ces données ainsi que leur accessibilité au grand public. De telles démarches ont déjà été engagées dans certaines régions, par exemple dans le cadre du « Pôle éducation promotion santé environnement » soutenu par l'ARS Auvergne-Rhône-Alpes et prochainement étendu à l'ARS Occitanie, visant à mettre en commun des ressources, assurer une veille partagée, mutualiser des méthodes, outils et questionnements.
Ces portails pourraient également prendre appui sur des observatoires régionaux en santé environnementale (ORSE) intégrés aux observatoires régionaux de santé (ORS), à l'instar de celui mis en place en Nouvelle-Aquitaine, chargés d' affiner la connaissance des réalités du terrain et notamment d'identifier les inégalités sociales et territoriales de santé pour venir en appui aux décideurs locaux . Ainsi que l'a relevé la Dreal de Nouvelle-Aquitaine, au-delà des données objectives, des baromètres sur la perception et le ressenti des habitants , à un échelon régional ou infrarégional selon les thématiques, sont d'utiles compléments pour établir des priorités pour l'action territoriale ciblées sur les préoccupations locales. Une telle initiative a été conduite en région PACA à l'appui du PRSE 3 64 ( * ) : elle est un levier pertinent pour associer les habitants aux politiques de santé environnementale, qui se révèlent à travers cette enquête fortement concernés par ces sujets (71 %) et à la fois conscients et inquiets des risques pour leur santé.
Proposition n° 18 : mettre en place dans chaque région un portail d'information et centre de ressources régionales en santé environnementale, assurant notamment la collecte et le suivi de données territoriales et garantissant l'accessibilité du public à ces données.
Proposition n° 19 : généraliser les observatoires régionaux en santé environnementale pour affiner le diagnostic territorial, l'identification et le suivi des inégalités territoriales de santé.
2. Affirmer le rôle majeur des collectivités territoriales dans la promotion d'un cadre de vie sain
a) Clarifier le pilotage territorial des actions de santé environnementale
« Il n'y a pas de pilote dans l'avion en santé environnementale » . Ce constat dressé par le président de la région Nouvelle-Aquitaine, M. Alain Rousset, lors de son audition, fait écho aux carences du pilotage national mais pointe également un flou dans les responsabilités des acteurs territoriaux .
En effet, la politique de santé relève de la responsabilité de l'État même si, en vertu de l'article L. 1111-2 du code général des collectivités territoriales, les communes, les départements et les régions concourent, à ses côtés, au « développement sanitaire » et à la « promotion de la santé ». Les collectivités territoriales, comme cela a été relevé, n'ont pas formellement de compétence en matière de promotion de la santé environnementale, même si nombre de leurs prérogatives - en particulier à l'échelon régional, communal ou intercommunal - y sont étroitement corrélées.
De toute évidence, les régions, déjà co-pilotes des PRSE, ont un rôle stratégique à jouer dans la promotion de la santé environnementale . Cet enjeu est en effet au croisement des compétences qui leur sont confiées en qualité de chef de file : l'aménagement et le développement durable du territoire, la protection de la biodiversité, le climat, la qualité de l'air et l'énergie, l'intermodalité et la complémentarité entre les modes de transports et enfin le soutien à l'enseignement supérieur et à la recherche 65 ( * ) .
Or, le PRSE n'est pas articulé avec ces prérogatives, qui se déclinent notamment, depuis la loi « NOTRe » du 7 août 2015 66 ( * ) , dans le schéma régional d'aménagement, de développement durable et d'égalité des territoires (Sraddet) 67 ( * ) . Celui-ci revêt un caractère prescriptif à l'égard des autres collectivités territoriales et de leurs groupements dans les documents d'urbanisme, les plans de déplacement urbain et les plans climat-énergie territoriaux. Des objectifs en santé environnementale et les priorités affichées dans le PRSE gagneraient à être intégrés dans cet outil de planification.
Pour autant, la politique de santé environnementale ne peut reposer sur un pilote unique : ses enjeux transverses impliquent de mobiliser les différents échelons territoriaux pour gagner en efficacité .
Nombre d'acteurs auditionnés ont souligné en effet que l'échelon pertinent d'action dépend de la thématique considérée.
Les rapporteurs ont rappelé les actions conduites par l'échelon communal et départemental - s'agissant de Paris - ou une métropole comme celle de Strasbourg. Les compétences des départements en action sociale, développement social ou pour la solidarité des territoires, comme celles des communes ou de leurs groupements en aménagement de l'espace au sens large (urbanisme, espaces verts, voierie, logement...) et dans les mobilités durables 68 ( * ) en font des acteurs-clés dans la promotion de ces enjeux.
Cette responsabilité devrait être clairement affirmée, de manière à ce que les objectifs en santé environnementale se déclinent dans les différents plans et politiques à la main de ces collectivités.
Proposition n° 20 : affirmer la responsabilité des différents échelons de collectivités territoriales dans la promotion de la santé environnementale au niveau de leur territoire ; reconnaître, dans ce cadre, le rôle stratégique des régions, en intégrant des objectifs et priorités du PRSE dans le schéma régional d'aménagement, de développement durable et d'égalité des territoires.
b) Intégrer ces enjeux dans les outils de contractualisation en y associant des actions et financements pérennes
En corollaire de l'affirmation de la responsabilité des collectivités territoriales dans la politique de santé environnementale, celle-ci devrait trouver toute sa place dans les documents de contractualisation avec l'État pour garantir l'articulation des orientations, la coordination des actions et encourager les initiatives.
Comme l'a relevé la vice-présidente de l'Eurométropole de Strasbourg, des outils souples de contractualisation, tels que les contrats locaux de santé (CLS), permettent plus de souplesse et d'égalité dans la relation avec l'État, selon une logique plus horizontale que descendante .
En Nouvelle-Aquitaine, l'ARS a indiqué que 80 % de la population est couverte par un CLS et que 83 % de ces contrats comprennent un volet santé-environnement, articulé autour des objectifs de prévention, de promotion de la santé et de réduction des inégalités environnementales.
De même, l'IGAS, dans son évaluation du PNSE 3, préconisait d'intégrer les PRSE dans les contrats de plan État-région (CPER) pour leur donner un meilleur ancrage, en préconisant dès lors que les CPER soient cosignés par les directeurs généraux d'ARS. Certaines régions ont prévu d'inscrire dans les nouvelles générations de CPER pour la période 2021-2027 un volet spécifique portant sur la santé environnementale. Ces démarches méritent d'être généralisées, en y adossant des financements pluriannuels au-delà de ceux adossés aux PNSE ou PRSE par le biais d'appels à manifestation d'intérêt à destination des collectivités territoriales 69 ( * ) .
Proposition n° 21 : intégrer les priorités et objectifs en santé environnementale dans les contrats de plan État-région (CPER) et les contrats locaux de santé (CLS), en y adossant des financements pérennes.
c) Intégrer systématiquement la dimension santé-environnement dans les différentes politiques publiques locales
Les politiques publiques menées au niveau local ont un impact très opérationnel sur l'amélioration du cadre de vie.
Le concept d'urbanisme favorable à la santé , initié en 1987 par le réseau européen des Villes-Santé de l'OMS, permet d'ancrer les enjeux de santé-environnement dans le quotidien de nos concitoyens. Cela démontre qu'ils ne sont pas uniquement appréhendés sous l'angle de la réduction des risques et des nuisances : leur intégration dans les politiques locales peut jouer un puissant effet de levier pour créer un environnement favorable à la santé et réduire les inégalités de santé.
Les politiques engagées à Paris ou dans l'Eurométropole strasbourgeoise s'appuient sur des évaluations d'impact sur la santé (EIS) pour les projets d'aménagement ou d'urbanisme, prenant appui sur le « consensus de Göteborg » acté en 1999 70 ( * ) . Les retours que leurs représentants en ont faits aux rapporteurs sont positifs : ces démarches favorisent d'une part la prise en conscience de ces enjeux par les élus locaux et permettent d'autre part de sensibiliser la population et d'engager un débat public sur ces thématiques.
Encore expérimentales, ces démarches pourraient être rendues plus systématiques dans l'ensemble des territoires, en développant en conséquence des outils et méthodologies d'accompagnement nécessaires.
Proposition n° 22 : systématiser les évaluations d'impact sur la santé sur les grands projets d'aménagement envisagés par les collectivités territoriales.
III. AMÉLIORER ET DIFFUSER LA CONNAISSANCE SCIENTIFIQUE DES LIENS ENTRE ENVIRONNEMENT ET SANTÉ
A. SE DONNER LES MOYENS D'UNE RECHERCHE AMBITIEUSE ET COORDONNÉE
1. Des initiatives de recherche insuffisamment coordonnées et au soutien financier limité
a) Des travaux de recherche de pointe en santé-environnement
De nombreuses équipes de recherche se consacrent aux interactions entre environnement et santé en France, à travers des travaux en médecine, en épidémiologie, en biochimie ou encore en toxicologie. Selon M. François Bourdillon, ancien directeur général de Santé publique France 71 ( * ) , on compte une dizaine de laboratoires de recherche en santé environnementale sur le territoire . Ces équipes sont issues des principales institutions de recherche telles que le centre national de la recherche scientifique (CNRS), l'Institut national de la santé et de la recherche médicale (Inserm) et les universités.
Des instituts de recherche et des groupements spécialisés dans les interactions entre la santé et l'environnement fédèrent des équipes de chercheurs, tels que l 'Institut de recherche en santé environnement et travail 72 ( * ) (Irset), qui est une unité mixte de recherche de l'Inserm, de l'université Rennes 1 et de l'EHESP, également partenaire d'autres universités. Son but est d'étudier les processus biologiques et les facteurs environnementaux qui influencent la santé humaine et de fournir des données scientifiques aux autorités publiques. Créé en 2009, cet institut comprend dix équipes de recherche et une quarantaine de chercheurs dont les travaux couvrent de nombreuses thématiques et disciplines telles que la toxicologie, l'épidémiologie, l'infectiologie, la chimie analytique, la génomique et la bioinformatique.
L' Institute for Advanced Biosciences 73 ( * ) est un autre exemple d'institut de recherche spécialisé, créé en 1997 sous la tutelle de l'université de Grenoble, de l'Inserm et du CNRS. Avec ses 18 équipes de recherche, il développe un ensemble de programmes de recherche fondamentale et translationnelle dans les domaines de l'épigénétique, de l'environnement, de la plasticité cellulaire, appliquées au cancer, aux infections parasitaires, à l'infertilité et aux effets de l'environnement durant les premières étapes de la vie. Il centre ses activités sur la reprogrammation des systèmes vivants sous l'influence de leur environnement proche ou distant, à l'échelle moléculaire, cellulaire, tissulaire et systémique.
En outre, les alliances de recherche permettent de coordonner les initiatives et d'adopter une approche plus transversale, nécessaire pour la conduite de travaux en santé environnementale. Sur cette thématique, deux alliances peuvent jouer ce rôle. D'une part, l' Alliance nationale pour les sciences de la vie et de la santé 74 ( * ) (Aviesan) est une alliance thématique de recherche créée en 2009 destinée à rassembler les grands acteurs français de la recherche en sciences de la vie et de la santé. Elle a pour objectif de coordonner l'analyse, la programmation et la mise en oeuvre opérationnelle de la recherche dans ces domaines et de favoriser la transdisciplinarité et la cohérence des projets. D'autre part, l'Alliance nationale de recherche pour l'environnement 75 ( * ) (AllEnvi) , créée en 2010, a des missions similaires dans le domaine de l'environnement.
Des initiatives permettent en outre d'engager des travaux de recherche pluridisciplinaire sur les interactions entre santé et environnement, notamment par l'approche de l'exposome. À cet égard, la Commission européenne a, dans le cadre du programme pour la recherche et le développement 2014-2020, dit « Horizon 2020 », considéré comme prioritaire l'étude de la santé environnementale par l'exposome, en consacrant un budget de 100 millions d'euros au financement de projets de recherche. Cette enveloppe soutient neuf projets de recherche en Europe, dont deux associent des équipes de l'Inserm. D'une part, le projet Remedia 76 ( * ) , soutenu à hauteur de 11 millions d'euros par l'Union européenne , associe douze partenaires européens et a pour objectif de mieux comprendre la contribution de l'exposome à la bronchopneumopathie chronique obstructive et à la mucoviscidose. D'autre part, le projet Athlete 77 ( * ) , soutenu à hauteur de 12 millions d'euros par l'Union européenne , associe vingt-deux partenaires européens et entend quantifier les effets d'un éventail de facteurs de risque environnemental sur la santé respiratoire, cardiométabolique et mentale, et les voies biologiques connexes, pendant les vingt premières années de la vie.
Par ailleurs, le projet de PNSE 4 prévoit de constituer deux programmes prioritaires de recherche (PPR) qui seraient financés dans le cadre du programme d'investissements d'avenir. L'un porterait sur l'exposome avec une approche spécifique sur les multi-expositions aux produits chimiques auxquels sont soumis les humains et les écosystèmes, en particulier du fait de l'activité humaine. Il s'appuierait sur les données de biosurveillance et d'études de cohortes et contribuerait en outre à soutenir les dispositifs de biosurveillance. L'autre programme serait consacré aux pathogènes émergents et aux zoonoses et s'intègrerait aux autres travaux de recherche en cours sur les maladies infectieuses et émergentes.
b) Un domaine mal identifié bénéficiant de financements limités
Malgré la présence d'équipes scientifiques de pointe et de projets innovants sur notre territoire, l'effort de recherche consacré à la santé environnementale et sa coordination paraissent encore insuffisants au regard des besoins identifiés.
Il est estimé que la France consacre environ 25 millions d'euros par an à la recherche en santé environnementale 78 ( * ) . En comparaison, le financement de la recherche en santé-environnement aux États-Unis s'élève à 700 millions de dollars par an. Ramené à la population, il faudrait que la France consacre 116 millions d'euros par an à la recherche sur cette thématique pour se situer au même niveau que les États-Unis, soit un quadruplement des moyens actuels .
Les sources de financement de la recherche en santé-environnement en France sont diverses et principalement issues de l'agence nationale de la recherche (ANR) et de l'ANSéS.
? En tant que principal financeur de la recherche en France, l'ANR contribue au financement de la recherche en santé-environnement . Créée en 2005, l'agence a pour principale mission de financer des projets de recherche en répartissant les crédits d'intervention qui lui sont alloués à cette fin par l'État. Le financement de projets par l'ANR se fait majoritairement par le biais d'appels à projets génériques , ouverts aux chercheurs de toutes les communautés scientifiques publiques ou privées. Sur les 1 592 projets financés par l'ANR en 2019, 1 157 l'ont été par le biais de l'appel à projets générique pour un budget de 464 millions d'euros , soit 81 % du budget d'intervention de l'agence. Ces appels à projets génériques sont ouverts à toutes les disciplines de recherche et sont structurés en axes de recherche. Chaque axe dispose d'un comité d'évaluation scientifique (CES) dédié, composé d'acteurs scientifiques indépendants, français ou étrangers 79 ( * ) . L'appel à projet générique 2021 est structuré en 50 axes :
- 37 axes de recherche présentés au sein de sept domaines disciplinaires : sciences de l'environnement, sciences de l'énergie et des matériaux, sciences du numérique, sciences de la vie, sciences humaines et sociales, mathématiques et leurs interactions, physique de la matière, hautes énergies, planète-univers ;
- 13 axes de recherche correspondent à des enjeux transversaux situés à la croisée de plusieurs secteurs scientifiques.
Parmi les 13 axes transversaux, trois sont liés aux sujets de la santé environnementale : (1) interactions humains environnement, (2) contaminants, écosystèmes et santé et (3) maladies infectieuses et environnement 80 ( * ) .
Compte tenu de la diversité des projets candidats aux financements accessibles par cet appel à projets générique, peu de place est finalement accordée au financement de la recherche en santé environnementale par ce biais, comme l'ont indiqué avec regret la totalité des scientifiques entendus par les rapporteurs. Le professeur Denis Zmirou-Navier qualifie cette approche, qui met en compétition tous les champs disciplinaires, de « logique darwinienne désastreuse » pour la recherche en santé-environnement 81 ( * ) .
? L' ANSéS est également un acteur important pour le financement de la recherche en santé environnementale, en tant que coordonnatrice du Programme national de recherche en environnement-santé-travail (PNR-EST) . Créé en 2006, ce programme finance, par le biais de deux à trois appels à projet par an 82 ( * ) , des projets de recherche sur les risques pour la santé liés à l'environnement, y compris professionnel, et sur les risques pour les écosystèmes. L'ANSéS perçoit, pour ce programme, des fonds des ministères chargés de l'environnement, du travail et de l'agriculture, d'un montant allant de 5 à 8 millions d'euros par an .
En 2020, le programme a retenu 34 projets pour un financement total de 6 millions d'euros et qui portent sur les thèmes suivants :
- dix-sept portent sur les agents chimiques, dont dix sur les perturbateurs endocriniens et cinq sur les produits phytopharmaceutiques ;
- quatre concernent la thématique « radiofréquences et santé » ;
- six portent sur les questions de la qualité de l'air intérieur ou extérieur, dont deux sur la pollution atmosphérique et deux sur les particules et nanoparticules en milieu professionnel ;
- deux s'intéressent à la pollution lumineuse, dont un à son effet comme perturbateur endocrinien ;
- deux projets concernent les micro-plastiques ;
- trois projets portent sur des pathogènes dont deux sur leurs vecteurs, dans le cadre de la lutte anti-vectorielle 83 ( * ) .
Parmi ces projets, dix s'intéressent aux poly-expositions aux agents chimiques ou physiques ou encore aux effets « cocktail ».
Même si le budget de ce programme piloté par l'ANSéS est limité, compte tenu du nombre de projets financés, il présente l'intérêt d'être intégralement consacré au financement de la recherche en santé environnementale . Face au caractère plus aléatoire du financement par le biais des appels à projets généralistes de l'ANR, l'utilité de ce programme a été soulignée par de nombreux scientifiques entendus par les rapporteurs.
? D'autres sources de financement public permettent en outre de soutenir des projets de recherche en santé environnementale. L'agence de l'environnement et de la maîtrise de l'énergie (Ademe) dispose d'un programme de recherche structuré en cinq axes prioritaires dont l'un porte sur la qualité de l'air et les impacts sur la santé et l'environnement. Ce programme est doté de 25 millions d'euros par an et accorde entre 50 000 et 300 000 euros par projet financé. L'Ademe est également un co-financeur des projets retenus dans le cadre du programme santé-environnement-travail piloté par l'ANSéS 84 ( * ) .
Une autre source de financement provient du plan Écophyto , qui est un plan du Gouvernement destiné à réduire l'usage des produits phytopharmaceutiques, initié en 2017 à la suite du Grenelle de l'environnement. Le plan « Écophyto II+ », version du plan actualisée en 2018, comporte un axe visant à amplifier les efforts de recherche sur les produits phytopharmaceutiques . L'un des objectifs de cet axe est de renforcer les recherches pluridisciplinaires sur les risques et les impacts environnementaux et sanitaires relatifs aux pollutions des milieux associées aux produits phytopharmaceutiques. À cette fin, le plan prévoit d'ouvrir des appels à projets pour soutenir des travaux de recherche et de s'associer à des programmes existants, dont le programme environnement-santé-travail de l'ANSéS. Le second appel à projets 2020-2021 du plan prévoit ainsi de soutenir des projets destinés à évaluer et maîtriser les risques et les impacts. Pourront ainsi être abordées les thématiques liées aux effets sur la santé humaine de l'exposition aux produits phytopharmaceutiques et le soutien financier par projet ne pourra excéder 400 000 euros 85 ( * ) .
D'autres structures ou institutions peuvent contribuer au financement de travaux de recherche liés à la santé environnementale sans que leur activité ne soit exclusivement portée sur cette thématique. C'est par exemple le cas de l'Institut national du cancer (INCa), de l'Institut national de recherche pour l'agriculture, l'alimentation et l'environnement (Inrae). C'est également le cas de certaines collectivités territoriales, comme l'a indiqué le président du conseil régional de Nouvelle-Aquitaine aux rapporteurs et, dans le champ privé, de nombreuses associations, fondations et entreprises.
? Au total, l'effort public de recherche en santé environnementale paraît donc relativement limité et éclaté . Les projets de recherche en santé environnementale se retrouvent tantôt noyés dans une compétition généraliste où, compte tenu de leur caractère transversal et des logiques encore très disciplinaires dans le milieu académique , ils peinent à trouver des financements. Tantôt, ils se trouvent limités par des financements de petits volumes, tels ceux accordés par l'ANSéS, qui ne permettent pas de déployer des projets d'ampleur ou de long terme. Seuls les financements européens semblent permettre de développer des projets plus significatifs , souvent en partenariat avec des équipes d'autres pays. Si cette approche européenne est soutenue par les chercheurs, elle requiert une mobilisation considérable. Or, comme l'a fait remarquer le Pr Denis Zmirou-Navier, les équipes de recherche sont insuffisamment accompagnées pour s'engager dans ces appels à projets , qui nécessiteraient un plus grand soutien administratif, et elles « s'y épuisent et reculent devant la falaise » 86 ( * ) .
c) Des connaissances scientifiques encore insuffisantes sur les effets sanitaires des expositions environnementales
Malgré la progression constante des connaissances scientifiques sur les liens entre l'environnement et la santé, l'information aujourd'hui disponible demeure considérablement limitée au regard de l'ensemble des expositions et des interactions à l'oeuvre. Comme l'ont indiqué les professeurs Robert Barouki et Barbara Demeneix aux rapporteurs, sur les dizaines de milliers de substances chimiques auxquelles nous sommes exposés, les connaissances sont de bon niveau pour quelques centaines . Ce constat est également dressé par l'Inserm dans son rapport de préfiguration du volet « recherche » pour l'élaboration du PNSE 4 87 ( * ) : « le champ environnement santé souffre considérablement d' une connaissance insuffisante des expositions environnementales . Cela est vrai quelle que soit la nature des expositions qui sont très diverses , allant des expositions chimiques, physiques, biologiques aux stress psychologiques et socioéconomiques. »
La connaissance actuelle des effets de l'environnement sur la santé est largement basée sur une approche classique de la toxicologie qui s'appuie sur la relation dose-effet d'une substance donnée , ainsi que l'a expliqué aux rapporteurs le professeur Francelyne Marano. Or, cette approche est mal adaptée aux relations plus complexes qui sont progressivement identifiées grâce à la recherche en santé-environnement et qui dépendent, d'une part, de la combinaison des facteurs d'expositions et, d'autre part, du niveau de sensibilité des individus aux polluants en fonction par exemple de leur âge ou de leur patrimoine génétique.
Il est donc essentiel de renforcer les moyens accordés à la recherche en santé-environnement pour mettre en oeuvre une politique publique de prévention fondée sur des données scientifiques et qui soit à même d'identifier les champs et les priorités d'action. Il est aussi nécessaire de poursuivre et d'accorder des moyens suffisants aux approches transversales de recherche afin de mieux appréhender les interactions à l'oeuvre et de pouvoir quantifier la contribution de chaque facteur d'exposition.
Le renforcement des moyens accordés à la recherche et le soutien d'une approche transversale , sous-tendue par les concepts d'exposome et de santé globale (« One Health »), doivent permettre d'améliorer la connaissance des substances et des facteurs encore peu étudiés tels que le bruit, les ondes électromagnétiques ou encore les effets des substitutions regrettables, c'est-à-dire les substances qui ont remplacé celles interdites du fait de leur toxicité, telles que les bisphénols 88 ( * ) . En complément, l'étude des effets d'une exposition combinée à diverses substances à faible dose, appelés « effets cocktail », est encore largement à explorer. En outre, comme l'indiquait aux rapporteurs le professeur Zmirou-Navier, la connaissance sur les perturbateurs endocriniens est très partielle et elle se trouve au carrefour entre la recherche sur les risques et des connaissances en chimie appliquée à l'industrie. Par ailleurs, l'étude des interactions entre santé animale et santé humaine apparait de plus en plus nécessaire avec l'accroissement des zoonoses et des maladies vectorielles qui sont liées à l'urbanisation, à l'agriculture productiviste et au changement climatique 89 ( * ) .
Au total, de nombreux aspects de la santé environnementale demeurent inconnus ou insuffisamment documentés. Pour accroître la connaissance scientifique, nécessaire à la définition d'une politique publique raisonnée, il convient d'améliorer les moyens et la coordination de la recherche fondamentale et appliquée.
2. Mieux coordonner l'effort de recherche et ses débouchés cliniques
a) Fédérer les acteurs de la recherche en santé environnementale
Alors que la France compte des laboratoires et des équipes de recherche de haut niveau dans le domaine de la santé-environnement, ceux-ci doivent renforcer leur coordination et afin d'obtenir davantage de financements et de mieux promouvoir les enjeux de la santé environnementale dans le milieu académique.
À cette fin, un consortium consacré à la recherche en santé environnementale pourrait être le bon outil pour fédérer l'ensemble des acteurs dans ce domaine et assurer un pilotage et une programmation plus cohérente des travaux. Cette structure donnerait en outre davantage de visibilité aux équipes de recherche et disposerait d'une taille suffisamment critique pour bénéficier de financements internationaux et candidater aux appels à projet européens.
Proposition n° 23 : créer un consortium consacré à la recherche en santé environnementale, fédérant les principaux laboratoires et instituts de recherche dans ce domaine, afin de coordonner la programmation de la recherche et d'accompagner les initiatives dans l'obtention de financements nationaux et internationaux.
La structuration de la recherche en santé environnementale pourrait s'inspirer des organismes de coordination créés dans le domaine des maladies infectieuses, dont le consortium REACTing ( REsearch and ACTion targeting emerging infectious diseases ). Cette structure, créée en 2013 par l'Inserm et ses partenaires d'Aviesan, rassemble des laboratoires et des équipes de recherche dans plusieurs disciplines afin de préparer et de coordonner la recherche pour faire face aux crises sanitaires liées aux maladies infectieuses émergentes 90 ( * ) . Dans le contexte de la crise sanitaire causée par l'épidémie de covid-19, ce consortium a fusionné avec l'agence nationale de recherche sur le sida et les hépatites virales (ANRS) au début de l'année 2021 afin de créer une agence consacrée à la recherche en maladie infectieuses émergentes. Cette démarche a été soutenue par la commission d'enquête du Sénat sur la gestion de la crise sanitaire 91 ( * ) , qui a considéré qu'une telle agence permettrait d'assurer une meilleure coordination de la recherche en maladies infectieuses.
Un cheminement identique de structuration progressive des travaux de recherche doit donc être engagé dans le domaine de la santé environnementale . Dans ce cadre, l'ANR doit continuer à jouer son rôle d'organisateur des appels à projets et de définition de la méthodologie de sélection de projets. La fédération des acteurs de la recherche en santé environnementale, conjuguée à l'augmentation progressive des moyens de l'ANR d'ici l'année 2027 92 ( * ) , devrait permettre d'améliorer le financement des travaux de recherche.
b) Développer et intégrer la connaissance scientifique aux pratiques de soins
Par ailleurs, la consolidation des liens entre la recherche fondamentale et la recherche appliquée dans le domaine de la santé permettrait de renforcer la prise en compte de la santé environnementale dans les travaux de recherche clinique et dans les parcours de soins.
Pour ce faire, la création d'un institut hospitalo-universitaire (IHU) en santé environnementale favoriserait la recherche translationnelle dans ce domaine et créerait ainsi un pont entre le développement de la connaissance scientifique et les pratiques de soins.
Proposition n° 24 : créer un institut hospitalo-universitaire (IHU) en santé environnementale.
Les IHU sont des établissements consacrés à la recherche médicale et à l'innovation thérapeutique dans un domaine spécifique. Ils fédèrent des équipes de chercheurs et de soignants en associant universités, établissements hospitaliers et laboratoires de recherche publics et privés. Les IHU ont été créés en 2010 dans le cadre du programme d'investissements d'avenir. À la suite d'un appels à projets doté d'une enveloppe de 850 millions d'euros, six candidatures ont été retenues et ont abouti à la création de six structures en France : l'institut de rythmologie et de modélisation cardiaque situé à Bordeaux (IHU LIRYC), l'institut Méditerranée Infection situé à Marseille, l'institut de chirurgie guidée par l'image à Strasbourg, l'institut de cardiométabolisme et nutrition (IHU ICAN), l'institut du cerveau et de neurosciences translationnelles et l'institut des maladies génétiques (IHU IMAGINE), ces trois derniers étant situés à Paris 93 ( * ) .
Pour compléter la connaissance des causes environnementales sur le développement de certaines maladies, il conviendrait en outre de développer des centres nationaux de référence pour des pathologies en lien avec les expositions environnementales , telles que les pathologies respiratoires non infectieuses, les allergies, les pathologies liées à l'exposition à des substances cancérogènes, mutagènes et reprotoxiques (CMR), ou encore liées à des problèmes de fertilité. Les centres nationaux de référence sont aujourd'hui largement développés dans le champ des maladies transmissibles 94 ( * ) .
Installés au sein d'établissements hospitaliers, ces centres ont un rôle d'expertise et de conseil scientifique, ainsi qu'un rôle de surveillance épidémiologique et d'alerte. Il conviendrait d'étudier l'opportunité de développer un réseau de centres consacrés aux pathologies liées à l'environnement afin de développer la connaissance de leurs causes environnementales, en particulier pour les maladies chroniques, et de mieux prendre en compte ces causes dans la prévention en santé.
Proposition n° 25 : étudier l'opportunité de créer des centres nationaux de référence pour certaines pathologies liées à des expositions environnementales.
Ces structures consacrées à la recherche appliquée et à l'expertise médicale contribueraient enfin à améliorer la connaissance des effets des expositions environnementales en population générale . Pour améliorer la connaissance scientifique en santé environnementale, il est en effet nécessaire de pouvoir recueillir et analyser des données sur les expositions environnementales de la population . Pour cela, il est nécessaire de se doter d'outils épidémiologiques performants et de sensibiliser davantage les professionnels de santé et la population aux enjeux de santé environnementale.
B. MIEUX CONNAÎTRE LES EFFETS DE L'ENVIRONNEMENT SUR LA SANTÉ DE LA POPULATION PAR LE RECUEIL DE DONNÉES ET EN INFORMER LE PUBLIC
1. Renforcer la qualité des données épidémiologiques sur l'impact sanitaire des expositions environnementales
a) Des données disparates et peu interopérables, rendant le suivi et l'évaluation des expositions insatisfaisants
Le recueil d'informations en population générale est une nécessité pour améliorer la connaissance scientifique des effets de l'environnement sur la santé humaine . Ces données sont une source d'information essentielle aux travaux de recherche. Elles sont également fort utiles en matière de sécurité sanitaire afin de repérer des évènements de santé significatifs sur un territoire, ou pour une population donnée, et de prendre les mesures protectrices qui s'imposent .
L'utilité et l'exploitation de telles données dépendent toutefois de la nature et du calibrage des informations recueillies et de leur interopérabilité. Si la France dispose d'un certain nombre de bases de données épidémiologiques, elles ne sont pas forcément adaptées pour mesurer les effets de l'environnement sur la santé, notamment par manque de croisement des différentes informations recueillies.
? À l'échelle de la population française se sont développées des bases de données médico-administratives (BDMA) accessibles dans le cadre de la plateforme des données de santé, dite Health Data Hub . Ces bases concentrent des données anonymes, recueillies sans finalité mais dont l'exploitation, par l'appariement des données et l'utilisation d'outils statistiques, peut permettre d'assurer l'évaluation et la surveillance de plusieurs pathologies.
Le Health Data Hub
Créée par la loi du 24 juillet 2019 relative à l'organisation et la transformation du système de santé, la plateforme des données de santé, appelée « Health Data Hub » , est un groupement d'intérêt public qui a pour missions, aux termes de l'article L. 1462-1 du code de la santé publique :
? de réunir, organiser et mettre à disposition les données du système national des données de santé (SNDS) et de promouvoir l'innovation dans l'utilisation des données de santé. Le SNDS regroupe les données de l'assurance maladie (base Sniiram), les données des hôpitaux (base PMSI), les causes médicales de décès (base du CépiDC de l'Inserm), les données relatives au handicap (en provenance des MDPH - données de la CNSA) et un échantillon de données en provenance des organismes d'assurance maladie complémentaire ;
? de contribuer à l'élaboration, par la commission nationale de l'informatique et des libertés, de méthodologies de référence destinées à favoriser la conformité des traitements de données de santé à caractère personnel ;
? d'accompagner , d'une part, les tiers autorisés dans le traitement des données issues du SNDS et, d'autre part, notamment financièrement, les porteurs de projets sélectionnés dans le cadre d'appels à projets lancés à son initiative et les producteurs de données associés aux projets retenus ;
? de contribuer à diffuser les normes de standardisation pour l'échange et l'exploitation des données de santé , en tenant compte des standards européens et internationaux ;
? d' informer les patients , de promouvoir et de faciliter leurs droits, en particulier concernant les droits d'opposition ;
? d'assurer le secrétariat du comité éthique et scientifique pour les recherches, les études et les évaluations dans le domaine de la santé.
En matière de santé environnementale, la portée de ces bases de données contenues dans le Health Data Hub demeure toutefois limitée . Les données de santé qu'il contient sont difficilement exploitables pour identifier les conséquences de l'exposition à des substances spécifiques, par exemple lors de la survenue d'une catastrophe industrielle comme, l'a relevé la commission d'enquête du Sénat sur les conséquences de l'incendie de l'usine Lubrizol 95 ( * ) . Malgré le volume de données rassemblées dans le SNDS , notamment grâce à l'obligation faite aux professionnels de santé de coder les actes réalisés (base PMSI à l'hôpital), les informations recueillies ne permettent pas non plus d'identifier les causes de la prévalence d'une pathologie , en isolant et en quantifiant la contribution de différents facteurs. Cette difficulté est principalement liée à leur non interopérabilité avec les données environnementales.
? Les données épidémiologiques disponibles proviennent en outre des cohortes en population qui, par la sélection d'un échantillon, permettent de suivre individuellement un groupe de personnes dans le temps et d'observer l'évolution de leur l'état de santé ou la survenue d'évènements de santé significatifs. Une étude de cohorte repose sur un protocole définissant la méthodologie de recueil des données et de suivi des sujets inclus.
De nombreuses cohortes sont mises en place en France. L'Inserm est par exemple le promoteur ou le responsable de l'organisation de plus de 70 cohortes 96 ( * ) . Parmi les principales cohortes de l'Inserm, on peut notamment citer les cohortes Elfe et Constances.
La cohorte Elfe 97 ( * ) (étude longitudinale française depuis l'enfance), créée en 2006, est la première étude nationale consacrée au suivi des enfants de la naissance à l'âge adulte et qui aborde les différents aspects de leur vie sous l'angle des sciences sociales, de la santé et de l'environnement . Elle est portée par l'Institut national d'études démographiques (Ined), l'Inserm et l'Établissement français du sang (EFS) et son objectif est de mieux comprendre comment l'environnement, l'entourage familial, le milieu scolaire ou encore les conditions de vie des enfants peuvent influencer leur développement, leur santé et leur socialisation. Avec l'accord de leurs parents, plus de 18 000 enfants ont été inclus dans la cohorte. L'essentiel du recueil de données s'effectue à partir d'enquêtes régulièrement réalisées auprès des parents. Les enfants sont directement sollicités à partir de 3 ans et, à certaines étapes clés du développement de l'enfant, des recueils d'échantillons biologiques sont proposés à un sous-groupe de familles et des mesures environnementales sont réalisées dans certains foyers.
La cohorte Constances 98 ( * ) , initiée en 2009, est une cohorte épidémiologique « généraliste » constituée d'un échantillon représentatif de 200 000 adultes âgés de 18 à 69 ans à l'inclusion. Elle est le fruit d'un partenariat entre l'université de Versailles Saint-Quentin, l'Inserm, la CNAM et le ministère des solidarités et de la santé. Tirés au sort parmi les assurés du régime général de la sécurité sociale de 17 départements, les sujets passent un examen de santé tous les cinq ans et répondent à un questionnaire tous les ans. L'un des objectifs de Constances , grâce à l'ampleur de l'échantillon suivi, est de pouvoir étudier les causes faibles des maladies. Par ailleurs, une collaboration étroite est assurée avec la cohorte nationale allemande, très similaire à Constances .
Les études de cohortes ont montré leur utilité pour faire progresser la connaissance scientifique des causes des maladies et adapter nos politiques de santé publique . Nécessitant d'importants financements sur la durée, les projets de cohorte sont parfois freinés par un manque de moyens et l'absence de visibilité sur le long terme des financements attribués aux équipes scientifiques. Afin de renforcer la connaissance en santé environnementale, une étude de cohorte consacrée à ces questions pourrait être engagée, à condition d'y allouer les moyens nécessaires dans le temps. C'est pourquoi les rapporteurs soutiennent la proposition de l'Inserm , formulée dans le cadre de la préparation du PNSE 4, de mettre en place une grande cohorte sur l'exposome . Cette étude effectuerait « un suivi précoce (prénatal) à long terme, une caractérisation précise de l'exposome à partir de dosimètres et de biomarqueurs d'expositions répétés et un phénotypage profond incluant pathologie et paramètres biologiques pertinents » 99 ( * ) .
Des efforts importants ont été déployés pour harmoniser la méthodologie des cohortes au niveau européen afin d'ouvrir la possibilité d'agréger et de croiser les données recueillies, comme l'a indiqué le professeur Isabelle Momas lors de son audition. Les rapporteurs considèrent que ces démarches de convergence sont à poursuivre pour les projets de cohorte ayant vocation à pouvoir s'intégrer à un suivi épidémiologique de plus grande ampleur .
? Des données sont également recueillies au sein des registres qui sont des recueils continus de données individuelles intéressant un ou plusieurs événements de santé, visant l'exhaustivité dans une population géographiquement définie, à des fins de recherche et/ou de santé publique 100 ( * ) .
Ils permettent, pour une pathologie et un territoire donné, d'effecteur de la surveillance, de la recherche et de l'évaluation . Les registres sont très développés pour les cancers (31 registres généraux et spécialisés) puisqu'ils couvrent 100 % de la population des enfants et adolescents, 100 % de la population en Guadeloupe, en Martinique et à La Réunion et 20 % de la population adulte de l'hexagone. Ces registres, qui sont intégrés à un réseau des registres sur les cancers, appelé FRANCIM, permettent de disposer de données scientifiques robustes sur l'incidence, la prévalence ou encore le taux de survie aux cancers. Six registres permettent en outre de suivre les principales malformations congénitales . Ils sont financés par l'État, les collectivités territoriales et certaines institutions de recherche comme l'Inserm 101 ( * ) .
Les rapporteurs considèrent que des registres devraient être développés sur des pathologies dont le lien avec des facteurs environnementaux est fortement soupçonné par la littérature scientifique , car ils permettent d'obtenir des données robustes sur les pathologies qu'ils couvrent. Ces registres devraient, grâce à l'exhaustivité des informations qu'ils rassemblent, permettre de mieux évaluer le poids et la prééminence d'un type d'exposition par rapport à d'autres dans l'apparition de la pathologie , en prenant en compte des facteurs non-environnementaux tels que les prédispositions génétiques ou encore les traitements médicamenteux.
Proposition n° 26 : développer des registres de morbi-mortalité pour des pathologies dont le lien avec des facteurs environnementaux est fortement soupçonné par la littérature scientifique.
? Enfin, le programme de biosurveillance, initié par le Grenelle de l'environnement 102 ( * ) , est destiné à évaluer l'imprégnation de la population française à différentes substances présentes dans l'environnement . Dans ce cadre, l'étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban), promue par Santé publique France, a permis d'obtenir de premiers résultats sur le niveau d'imprégnation de certaines substances chez les adultes et les enfants, tels que les bisphénols, les phatalates, les perfluorés, les plybromés, les parabènes, l'éther de glycol et le plomb. De prochains résultats sont attendus cette année sur l'imprégnation d'autres substances (métaux et pesticides). Si elle commence à donner des résultats intéressants, l'étude souffre toutefois, selon les informations recueillies par les rapporteurs, d'un effectif insuffisant.
Cette stratégie de biosurveillance s'inscrit
par ailleurs dans un cadre européen
puisque Santé
publique France participe depuis 2017 au
programme européen
de biosurveillance
(
Human biomonitoring for
Europe
- HBM4EU
) qui permet de coordonner la biosurveillance
humaine dans l'Union, en mettant notamment en réseau des laboratoires
pour l'analyse de données. Ce programme, qui s'achèvera cette
année, laissera sa place à un
partenariat de recherche
européen consacré à l'évaluation des risques
chimiques
(
European partnership for the assessment of risk from
chemicals
- PARC)
coordonné par l'ANSéS et auquel
participera Santé publique France
103
(
*
)
.
b) Croiser les données environnementales et les données de santé
Si les données de santé agrégées au sein des diverses plateformes, cohortes et registres sont multiples, elles ne sont que rarement collectées dans un but d'évaluer les effets de l'environnement sur la santé. La méthodologie initiale du recueil de la donnée limite donc leur capacité d'exploitation à des fins d'analyse et d'évaluation en santé environnementale. Ces données sont en outre peu interopérables, que ce soit entre elles ou avec les données environnementales qui sont relativement limitées.
Ces difficultés techniques limitent les capacités des équipes scientifiques ou des agences sanitaires dans leur évaluation des causes environnementales de certaines pathologies , notamment pour expliquer la prévalence d'une maladie ou la survenue d'un évènement de santé sur un territoire donné. Ce fut par exemple le cas pour l'enquête épidémiologique de Santé publique France sur le cluster de cancers pédiatriques situé à Sainte-Pazanne, en Loire-Atlantique. L'agence conclut son enquête en indiquant que « des mois d'investigation, une enquête épidémiologique auprès des familles, plus de 600 échantillons prélevés et mesures sur site effectuées et plus de 80 000 analyses environnementales, des dizaines d'experts régionaux et nationaux mobilisés... Malgré les efforts déployés, il n'a pas été possible d'identifier une cause commune pouvant expliquer la survenue de cancers pédiatriques sur le secteur de Sainte-Pazanne. Les investigations menées dans les principaux milieux de vie des enfants atteints de cancers et sur les principaux sites industriels du secteur n'ont pas révélé de risque avéré, en l'état actuel des connaissances. » 104 ( * ) Comme l'a indiqué M. François Bourdillon, ancien directeur général de Santé publique France, aux rapporteurs, ces enquêtes sont très compliquées à mener car les données d'expositions environnementales sont très difficiles à obtenir .
Trop peu d'informations précises sont aujourd'hui disponibles sur l'épandage de pesticides à un niveau territorial fin ou sur les émissions et les rejets de substances considérées comme potentiellement polluantes et toxiques. Des progrès sont également en faire pour la mesure de l'imprégnation des milieux par diverses substances, à l'image des mesures de la pollution de l'air ambiant effectuées par le réseau des associations agréées de surveillance de la qualité de l'air (Aasqa) 105 ( * ) .
La collecte et la diffusion de ces données ainsi que leur exploitation à des fins d'études sur la santé pour aguiller l'action publique doivent trouver leur traduction dans le déploiement d'une plateforme des données environnementales baptisée Green Data Hub . Le PNSE 4 prévoit la création de cette structure équivalente au Health Data Hub dans le champ des données environnementales, sous l'égide du ministère de l'environnement. Les services des ministères de la santé et de l'environnement ont indiqué aux rapporteurs que l'objectif de cette plateforme est de disposer d'un espace commun de données environnementales au service de la santé . Cette plateforme devrait recenser les données environnementales pertinentes et disponibles, et permettre de les croiser avec les données de santé issues du Health Data Hub , des agences sanitaires et des instituts de recherche, afin d'évaluer les expositions environnementales susceptibles d'affecter la santé. Cette plateforme serait ouverte pour faciliter l'accès aux informations par le public et contribuer à alimenter les travaux scientifiques et les outils de surveillance sanitaire.
Ce projet de plateforme des données environnementales à des fins de santé est soutenu par les rapporteurs qui considèrent que sa réussite et son utilité seront conditionnées par la possibilité de croiser ces données avec les données de santé et par l'alimentation de cette plateforme par des données environnementales fines et exhaustives , ce qui suppose d'accroitre les moyens alloués au recueil des données environnementales.
Proposition n° 27 : créer une plateforme des données environnementales à des fins de santé ( Green Data Hub ), comme le prévoit le projet de PNSE 4, qui centralise de façon exhaustive l'ensemble des données relatives à la présence de substances polluantes dans les milieux et qui soit interopérable avec la plateforme des données de santé.
Cette montée en puissance des informations disponibles est une condition nécessaire au développement de la connaissance scientifique en santé environnementale, préalable aux choix d'une action publique éclairée pour améliorer la santé et les conditions de vie de la population. Leur diffusion est en outre indispensable pour sensibiliser les professionnels de santé et le grand public aux enjeux de santé-environnement.
2. Diffuser la connaissance scientifique auprès des professionnels de santé et du grand public
a) Sensibiliser et former les professionnels de santé
Il ressort des auditions conduites par les rapporteurs que les professionnels de santé sont insuffisamment formés aux enjeux de la santé environnementale , tant sur le volet préventif, afin de diffuser des informations de prévention aux patients, que sur le volet curatif, afin de prendre les compte les éventuelles causes environnementales d'une pathologie dans le cadre d'un parcours de soin. Pour renforcer cette connaissance, les rapporteurs considèrent qu'il faut agir à deux niveaux, en sensibilisant l'ensemble des professionnels de santé aux effets de l'environnement sur la santé et en créant des formations spécialisées sur ces sujets pour développer un réseau de médecins experts sur le territoire.
Pour diffuser l'information scientifique auprès de l'ensemble des professionnels de santé, les réseaux de professionnels sont à mobiliser afin de les informer sur l'état des nouvelles connaissances issues de la recherche et les bonnes pratiques à adopter. Au niveau territorial, les communautés professionnelles territoriales de santé (CPTS), qui coordonnent les professionnels d'un territoire donné souhaitant s'organiser entre eux, peuvent être un bon outil d'action, ainsi que le recommandait aux rapporteurs l'association santé environnement France (ASEF). Les agences régionales de santé (ARS), qui peuvent soutenir les CPTS par le biais de contrats d'objectifs, pourraient être des moteurs dans la diffusion de cette information auprès de ces communautés. Au niveau national, les conseils des ordres professionnels ainsi que les sociétés savantes devraient s'emparer davantage des enjeux de santé environnementale afin de sensibiliser les professionnels qu'ils représentent.
Par ailleurs, les personnes entendues par les rapporteurs ont confirmé que les questions de santé-environnement n'étaient pas enseignées durant les études de médecine et que seule une approche par les risques bien identifiés d'expositions (radiations par exemple) étaient enseignée dans le cursus universitaire. Le premier degré de renforcement des connaissances des médecins se situe donc dans la prise en compte, au sein des enseignements de santé publique du cursus de médecine, des questions de santé environnementale telles qu'elles se posent aujourd'hui, avec une approche globale et multifactorielle. Le second degré d'intervention consisterait à développer une offre de formation spécialisée consacrée aux enjeux de santé environnementale et aux effets des expositions , par la création pour les médecins d'un diplôme d'études spécialisées complémentaires en toxicologie environnementale. Ces médecins spécialistes constitueraient ainsi un réseau de professionnels de santé experts sur les questions de santé-environnement, contribuant à l'amélioration et à la diffusion de la connaissance scientifique.
Proposition n° 28 : renforcer la formation en santé publique des professionnels de santé en y intégrant les questions de santé-environnement et créer un diplôme d'études spécialisées complémentaires (DESC) de médecine en toxicologie environnementale.
La formation des professionnels de santé est un élément essentiel pour la transmission de la connaissance en santé environnementale auprès du grand public. Elle peut être complétée par des outils de sensibilisation directement accessibles à un large public.
b) Diffuser l'information auprès du grand public
Parce qu'elle a trait à la santé de tous les milieux (air, eau, alimentation, etc. ), la santé environnementale est une condition essentielle à la santé de l'individu tout au long de sa vie, contribuant à lui assurer de bonnes conditions de vie. Cette approche par les conditions de vie et par les comportements du quotidien utiles à la santé doit être largement diffusée auprès du grand public, dont les préoccupations sur les enjeux de santé et d'environnement sont grandissantes.
Il est ainsi essentiel de pouvoir traduire la connaissance scientifique en recommandations de bonnes pratiques au quotidien et qui concernent l'alimentation, la pratique sportive, l'aménagement de son logement, les modes de transports, rendant ainsi le citoyen acteur de sa santé.
À cet égard, Santé publique France a développé un site internet appelé « Agir pour bébé » 106 ( * ) , destiné aux parents de jeunes enfants afin de leur transmettre de façon accessible et ludique un ensemble de recommandations de bonnes pratiques à adopter dans la vie quotidienne pour la bonne santé des enfants . Le site présente par exemple les différentes pièces d'un logement (cuisine, chambre, salon) et propose, pour chacune de ces pièces, des conseils d'aménagement (toxicité d'une plante, aération, exposition aux bruits) ou d'utilisation (ustensiles de cuisine, modes de cuissons d'un plat...).
Un portail similaire pourrait être développé par Santé publique France pour l'ensemble du grand public, au-delà des seuls parents de jeunes enfants, afin de diffuser des recommandations de bonne pratique dans la vie quotidienne.
Proposition n° 29 : charger Santé publique France de développer un site Internet pour le grand public consacré à la promotion de la santé environnementale dans la vie quotidienne, sur le modèle du site « Agir pour bébé ».
Dans une démarche similaire d'information du public, les rapporteurs saluent le projet européen askREACH 107 ( * ) , lancé par la Commission européenne et treize États membres et qui vise à collecter auprès des industriels la présence de substances toxiques dans les produits mis sur le marché. Ces données seront mises à disposition du grand public sur une application numérique qui permettra de connaitre la présence de substances toxiques contenues dans un produit en scannant son code-barres avec un smartphone. Les rapporteurs émettent toutefois des réserves quant aux informations disponibles sur cette application, dans la mesure où elles seraient collectées auprès des industriels. Comme l'indiquait la journaliste Stéphane Horel, entendue par les rapporteurs, des mesures sont à prendre pour renforcer la transparence de l'information et se prémunir contre le risque de « capture de la réglementation ». Cette démarche d'information du public doit donc se faire sur la base de règles garantissant la transparence et l'exhaustivité des informations disponibles.
*
Par une information exhaustive, accessible au public, et une meilleure éducation à la santé, la population s'emparera davantage de ces enjeux, mis en lumière par la crise sanitaire, pour mieux maîtriser les effets de l'environnement sur sa santé.
En réponse à ces préoccupations, les pouvoirs publics doivent impérativement mieux prendre en compte la santé environnementale dans l'ensemble des politiques publiques, grâce à une gouvernance renouvelée et en se fondant sur une connaissance scientifique plus robuste.
EXAMEN EN COMMISSION
___________
Réunie le mercredi 24 mars 2021, sous la présidence de Mme Catherine Deroche, présidente, la commission examine le rapport d'information de M. Bernard Jomier et Mme Florence Lassarade sur les orientations et la gouvernance de la politique de santé environnementale.
Mme Catherine Deroche , présidente . - Nous examinons les conclusions du rapport d'information sur les orientations et la gouvernance de la politique de santé environnementale.
Mme Florence Lassarade , rapporteure . - Sept Français sur dix sont convaincus que l'environnement a un impact sur la santé. En Europe, d'après l'Organisation mondiale de la santé (OMS), 12 % des décès et 13 % des pathologies sont liés aux expositions environnementales.
Ces chiffres, issus de différentes enquêtes, montrent à quel point les enjeux liés à la santé environnementale sont ancrés dans notre quotidien et suscitent des préoccupations croissantes, tant les facteurs de risque sont, dans certains cas, imperceptibles. La crise sanitaire sert d'accélérateur dans cette prise de conscience : elle révèle l'impact que la dégradation des écosystèmes peut avoir sur la santé humaine et met à jour nos vulnérabilités face à l'émergence des zoonoses.
Elle donne chair au concept « One Health » - « une seule santé » - qui associe santé humaine, animale et végétale et renouvelle l'approche contemporaine de la santé environnementale.
En France, un pas a été franchi par le législateur en 2016 avec l'inscription dans la loi du concept d'« exposome ». Celui-ci consiste à considérer comme un tout l'ensemble des expositions auxquelles un individu est soumis depuis sa conception et susceptibles d'influer sur sa santé : air, eau, alimentation, environnement sonore et professionnel, hygiène de vie, conditions socioéconomiques...
Toutefois, en dépit de quelques avancées, la politique de santé environnementale pâtit des mêmes carences que notre politique de santé publique : elle est l'objet d'un sous-investissement chronique dans un système de santé orienté prioritairement vers le soin. Par essence intersectorielle, elle souffre d'une gestion en silos et d'un insuffisant portage politique.
M. Bernard Jomier , rapporteur . - Institué par la loi « Santé » du 9 août 2004, le plan national santé-environnement (PNSE) souffre ainsi de son insuffisante articulation avec un maquis de 34 plans sectoriels : plan Chlordécone, stratégie nationale sur les perturbateurs endocriniens, plan Écophyto II+, plan Radon, plan Micropolluants, plan d'action interministériel Amiante...
Or la logique de santé globale et d'exposome implique de ne pas se contenter d'actions ciblées sur un type d'exposition, mais bien de tenir compte des effets cocktail liés à l'exposition combinée à plusieurs substances, ainsi que du continuum des expositions tout au long de la vie. Elle plaide donc pour une cohérence renforcée entre les plans sectoriels et un interfaçage plus efficient avec les axes stratégiques du PNSE.
Dans ces conditions, nous préconisons de faire du PNSE un plan chapeau de l'ensemble des politiques publiques ayant un lien avec la santé environnementale, orientation qui semble avoir été retenue dans le projet de quatrième PNSE. Par ailleurs, nos propositions s'attachent à renforcer le caractère opérationnel du PNSE, notamment par une meilleure identification de ses moyens et des indicateurs de résultat plus exigeants.
Afin de mieux responsabiliser les pouvoirs publics dans la protection de la santé et du cadre de vie des populations, nous plaidons, en outre, pour la transformation de la commission nationale de la déontologie et des alertes en matière de santé publique et d'environnement en un défenseur des droits en santé environnementale doté de pouvoirs de mise en demeure à l'égard de l'administration centrale et déconcentrée.
Nos propositions visent également à réunir les conditions d'un portage politique proactif et d'une coordination interministérielle effective de la politique de santé environnementale.
Afin d'oeuvrer à une mobilisation collective et coordonnée de l'ensemble des départements ministériels en matière de santé environnementale, nous recommandons l'institution d'un délégué interministériel à la santé globale, qui serait chargé de porter au niveau interministériel la thématique « une seule santé ». Sous l'autorité du Premier ministre, il coordonnerait l'élaboration et la mise en oeuvre des grands plans nationaux de santé publique, dont le PNSE, mais aussi des plans de sécurité sanitaire. Il s'appuierait sur un comité interministériel de la santé rénové, dont les missions évolueraient pour inclure la coordination interministérielle de l'ensemble des politiques publiques susceptibles d'avoir un impact sur la santé humaine, animale et végétale.
Par ailleurs, la réflexion sur les priorités de la politique nationale de santé environnementale s'appuie sur le groupe santé environnement (GSE) afin d'assurer la concertation la plus large possible de l'ensemble des parties prenantes dans l'élaboration du PNSE. Toutefois, il s'agit encore d'une structure informelle, sans pouvoirs à l'égard de l'administration, et aux moyens insuffisants. Afin d'en faire un organe plus opérationnel de réflexion, de définition et de suivi des priorités de la politique nationale de santé environnementale, nous appelons à formaliser son existence dans la loi, en le transformant en conseil national santé environnement doté de prérogatives renforcées et de moyens propres de fonctionnement.
S'agissant des opérateurs de l'État, la tutelle de l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (ANSéS), éclatée entre cinq ministères, mérite également d'être clarifiée dans un sens qui fasse prévaloir la protection de la santé sur d'autres intérêts. À l'heure actuelle, l'ANSéS est financée à près des deux tiers par le ministère de l'agriculture. Dès lors, nous préconisons la reconnaissance au ministère de la santé d'un rôle de chef de file dans la tutelle stratégique de l'ANSéS. Cette reconnaissance doit mécaniquement se traduire par une augmentation significative de sa contribution au budget de l'agence, afin de contrebalancer le poids du ministère de l'agriculture.
Mme Florence Lassarade , rapporteure . - Un autre axe de notre rapport porte sur l'indispensable territorialisation des politiques de santé environnementale.
La plupart des leviers d'actions en faveur d'un cadre de vie sain se situent en effet au niveau territorial, que ce soit à travers les politiques d'urbanisme, de mobilité, d'aménagement de l'espace ou encore de petite enfance. C'est également à cet échelon de proximité que ces enjeux transversaux peuvent apparaître les plus tangibles, ce qui facilite leur nécessaire appropriation par la population.
Nos auditions d'acteurs locaux - de Nouvelle-Aquitaine, Paris et Strasbourg - ou d'associations nous montrent que de nombreuses initiatives se mettent en place, souvent sur une base volontariste.
Le sujet est cependant investi de manière très hétérogène.
La mobilisation des acteurs locaux est ainsi pénalisée par une approche essentiellement descendante et encore trop cloisonnée de la politique de santé environnementale.
Les plans régionaux santé-environnement (PRSE), chargés de décliner en région le plan national, ont contribué à structurer des actions, fédérer les acteurs et engager le débat public au niveau régional sur ces thématiques.
Mais ces outils, peu intégrés aux autres politiques locales, peinent à insuffler une véritable dynamique. Les moyens consacrés à leur mise en oeuvre et à leur animation sont modestes, avec souvent moins d'un équivalent temps plein (ETP) mobilisé dans les agences régionales de santé (ARS). En outre, si certaines régions ont développé des outils de diagnostic territorial pour cibler les actions sur les préoccupations les plus saillantes pour la région, les plans régionaux ressemblent trop souvent au plan national. Les dispositifs de remontée de bonnes pratiques, de partage d'expériences ou de mutualisation sont perçus comme très insuffisants.
Pour les acteurs locaux, la superposition de plans sectoriels ou autres schémas nationaux comme régionaux constitue un ensemble complexe, lourd, contraignant et peu opérationnel : « c'est la jungle quand les plans arrivent dans les territoires », pour reprendre les propos de la vice-présidente de l'Eurométropole de Strasbourg.
Il n'est pas étonnant, dès lors, que l'appropriation de ces enjeux dans les territoires reste aléatoire, tant les sujets sont complexes, souvent techniques, et protéiformes.
Il faut selon nous changer d'approche. Pour ancrer les actions en santé environnementale dans les différentes politiques locales, les élus locaux doivent être outillés et accompagnés, en les sensibilisant sur les leviers d'action dont ils disposent. Il est également essentiel de fédérer le réseau d'experts et de partenaires en région en leur permettant de s'autosaisir de thématiques et de mutualiser les ressources et expériences, en appui aux décideurs locaux.
Nous proposons la mise en place d'un portail d'information et centre de ressources dans chaque région et la généralisation d'observatoires régionaux en santé environnementale, pour affiner la connaissance des réalités du terrain et des enjeux prioritaires. Des actions concrètes et ciblées permettent en effet d'agir plus efficacement sur les déterminants sociaux et environnementaux qui constituent une part prédominante des inégalités de santé.
Le portage politique de ces actions appelle, en outre, une clarification du pilotage territorial.
La santé est d'abord une compétence de l'État, même si les collectivités concourent au développement sanitaire des territoires : elles sont investies de prérogatives historiques en matière de salubrité ou d'hygiène pour les communes ou leurs groupements, ou encore d'un rôle de chef de file pour l'aménagement durable du territoire s'agissant des régions. Ces compétences sont un point d'entrée, depuis longtemps, dans la politique de santé environnementale.
Mais les collectivités ne sont pas formellement investies d'une responsabilité sur ce champ. Celle-ci mériterait selon nous d'être plus clairement affirmée.
Bien évidemment, les régions, déjà co-pilotes du PRSE avec les ARS et les préfets, ont un rôle stratégique à jouer, en particulier dans le cadre du schéma régional d'aménagement, de développement durable et d'égalité des territoires. Toutefois, les enjeux transverses de la santé environnementale impliquent également de mobiliser les différents échelons territoriaux pour gagner en efficacité.
Les outils de contractualisation souples que sont les contrats de plan État-région ou les contrats locaux de santé sont à cet égard des leviers intéressants, car ils répondent à une logique plus horizontale que descendante. Des financements pérennes pourraient y être adossés pour accompagner les collectivités dans la conduite de projets.
Nous proposons enfin de généraliser les démarches d'évaluation d'impact sur la santé pour des projets d'aménagement locaux. Suivant le concept d'urbanisme favorable à la santé, cela permet de promouvoir une approche positive et intégrée de la santé environnementale, qui ne se réduit pas à des actions techniques de réduction des risques. En ancrant ces enjeux dans le quotidien, nous sensibiliserons plus largement élus et citoyens.
M. Bernard Jomier , rapporteur . - La troisième partie de notre rapport plaide pour un renforcement et une meilleure diffusion de la connaissance scientifique en santé environnementale.
Nous disposons sur notre territoire d'équipes de recherche de pointe et une dizaine de laboratoires se consacrent à l'étude des interactions entre santé et environnement. On peut notamment citer l'Institut de recherche en santé, environnement et travail (Irset) de Rennes, l' Institute for Advanced Biosciences de Grenoble ou encore les alliances thématiques de recherche, qui sont utiles pour fédérer les acteurs autour de grands projets transversaux.
De tels projets sont déployés au niveau européen dans le cadre du programme « Horizon 2020 », qui comprend un axe d'étude sur l'exposome. L'Union européenne finance ainsi neuf projets de recherche, dont deux associent des équipes de l'Institut national de la santé et de la recherche médicale (Inserm). Ces deux projets, qui portent sur la contribution de l'exposome à certaines maladies respiratoires et sur les effets de multiples expositions sur la santé pendant les vingt premières années de la vie, sont respectivement soutenus à hauteur de 11 et 12 millions d'euros par l'Union européenne.
Au niveau national, le financement de la recherche est bien plus limité et fragmenté. L'Agence nationale de la recherche (ANR) finance des projets par l'intermédiaire d'appels à projets génériques ouverts à toute discipline pour lesquels peu de travaux de recherche en santé environnementale sont finalement retenus. Avec son programme national de recherche en environnement, santé et travail, l'ANSéS est également un acteur du financement de la recherche, mais ses moyens sont limités, puisque ce programme a financé 34 projets en 2020 pour un budget de 6 millions d'euros. Il existe quelques autres sources de financement en provenance d'autres agences, dont l'Agence de l'environnement et de la maîtrise de l'énergie (Ademe), de collectivités territoriales ou encore d'acteurs privés.
Au total, l'effort public de recherche est donc relativement limité et éclaté. La France consacre environ 25 millions d'euros par an à la recherche en santé environnementale, soit le quart du budget de la recherche consacré à ce domaine aux États-Unis, une fois celui-ci ramené à la population. Seuls les financements européens semblent permettre de développer des projets plus significatifs. Or, les équipes de recherche sont insuffisamment accompagnées pour s'engager dans ces appels à projets d'ampleur, qui nécessitent un important soutien administratif.
Alors que nous ne connaissons encore qu'une infime partie des interactions entre santé et environnement, il nous semble nécessaire de mieux structurer l'effort de recherche en France. Nous proposons à cette fin de créer un consortium consacré à la recherche en santé environnementale, fédérant les principaux laboratoires et instituts de recherche dans ce domaine, afin de coordonner la programmation de la recherche et d'accompagner les initiatives dans l'obtention des financements nationaux et internationaux.
Nous considérons qu'il faut également consolider les liens entre la recherche fondamentale et la recherche appliquée en santé afin de renforcer la prise en compte de la santé environnementale dans les études cliniques et les parcours de soins. Nous proposons ainsi de créer un institut hospitalo-universitaire (IHU) en santé environnementale pour faire le pont entre connaissance scientifique et pratique de soins, en fédérant soignants et chercheurs.
En complément, nous considérons que le développement de centres nationaux de référence sur certaines pathologies en lien avec les expositions environnementales devrait être étudié. Ces centres, qui sont très développés pour les maladies transmissibles, assurent un rôle d'expertise scientifique et de surveillance épidémiologique fort utile.
Mme Florence Lassarade , rapporteure . - En outre, la progression de la connaissance scientifique ne peut se faire sans observer et analyser les effets de l'environnement sur la santé de la population générale. C'est pourquoi nous proposons de renforcer la qualité des données épidémiologiques. Il existe un grand nombre d'informations sur la santé de la population générale à travers le système national des données de santé, géré par la plateforme Health Data Hub , ainsi que par le déploiement d'études de cohortes et de registres de pathologies. Ces données sont néanmoins assez rarement recueillies dans le but d'évaluer les effets des expositions environnementales, ce qui limite leur capacité d'exploitation à des fins d'analyse et d'évaluation en santé-environnement. Elles sont en outre peu interopérables, que ce soit entre elles ou avec les données environnementales, relativement limitées.
Ces difficultés techniques obèrent les possibilités de mener des enquêtes épidémiologiques afin de déterminer les causes environnementales expliquant la prévalence d'une maladie ou la survenue d'un évènement de santé sur un territoire donné. Ce fut par exemple le cas pour l'enquête de Santé publique France sur le cluster de cancers pédiatriques à Sainte-Pazanne, en Loire-Atlantique.
Pour ces raisons, nous considérons, d'une part, que des registres de morbi-mortalité devraient être développés sur des pathologies dont le lien avec des facteurs environnementaux est fortement soupçonné par la littérature scientifique, car ils permettent d'obtenir des données robustes et exhaustives sur les pathologies qu'ils couvrent.
D'autre part, nous soutenons le projet de création d'un Green Data Hub tel qu'il est prévu dans le PNSE 4. Il s'agirait d'une plateforme de données environnementales à des fins de santé. Son utilité sera conditionnée, selon nous, à la possibilité de croiser ces données avec les données de santé et à l'alimentation de cette plateforme par des données environnementales fines et exhaustives, ce qui suppose d'accroître les moyens alloués au recueil de ces données.
M. Bernard Jomier , rapporteur . - Enfin, la montée en puissance des informations disponibles doit s'accompagner de leur large diffusion pour sensibiliser les professionnels de santé et le grand public.
S'agissant des professionnels de santé, nous considérons que les enjeux de santé-environnement devraient être plus largement diffusés dans les communautés de professionnels, par l'intermédiaire des communautés professionnelles territoriales de santé (CPTS, des sociétés savantes et des ordres. Les questions de santé environnementale devraient en outre s'intégrer à la formation en santé publique dispensée aux médecins. Pour développer l'expertise médicale sur ce sujet, nous pensons également qu'un diplôme d'études spécialisées complémentaires (DESC) de médecine en toxicologie environnementale pourrait être mis en place.
Pour sensibiliser le grand public, il est nécessaire de traduire les apports de la science en recommandations de bonnes pratiques. Santé publique France a développé un site internet pour les parents, appelé « Agir pour bébé », afin de leur transmettre des recommandations concrètes pour la santé des jeunes enfants. Nous proposons qu'un portail similaire soit développé pour l'ensemble du grand public, afin de diffuser des conseils de bonnes pratiques dans la vie quotidienne.
Grâce à l'information du public et à l'éducation à la santé, nos concitoyens s'empareront davantage de ces enjeux, mis en lumière par la crise sanitaire, pour mieux maîtriser les effets de l'environnement sur leur santé. En réponse à ces préoccupations, il est essentiel que les pouvoirs publics prennent davantage en compte la santé environnementale dans l'ensemble des politiques publiques, en se fondant sur une connaissance scientifique plus robuste.
Mme Catherine Deroche , présidente . - C'est un sujet important. J'ai récemment participé à des rencontres sur le cancer, qui montraient bien que le lien avec l'environnement est sous-estimé. Pour les cas de Sainte-Pazanne, en Loire-Atlantique, on ne trouve aucune explication.
Mme Michelle Meunier . - Dans les années 1980, j'ai découvert la définition que donnait l'OMS de la santé : non pas une absence de maladie ou de symptômes de maladie, mais une notion plus générale de bien-être. Aujourd'hui, parler de santé environnementale sonne comme une évidence, tant mieux ! J'ai rencontré le collectif des parents d'enfants atteints de cancer la semaine dernière. Je leur ai parlé de ce rapport, et ils sont très intéressés. Vous dites que les faits sont inexpliqués. C'est vrai qu'avec les outils d'aujourd'hui, on ne trouve rien. Quand je pose la question au directeur de l'ARS des Pays de la Loire, il me répond très formellement, me dit que les analyses ont eu lieu : circulez, il n'y a rien à voir ! Or les parents sont devenus de véritables experts, dont le niveau de connaissance est impressionnant. Ils pointent surtout du doigt l'absence d'organisation telle que vous la proposez. Il n'y a pas d'observatoire local, départemental. Les observations existantes sont lissées au niveau régional, alors qu'il y a tout de même eu 24 cas de cancers pédiatriques depuis 2015 ! Or, pour poser les bonnes questions, il faut disposer des bonnes données, au bon niveau.
Mme Laurence Cohen . - Il est bon que nous ayons ce temps de réflexion et d'analyse. Il l'est tout autant qu'on puisse disposer au niveau local, et au niveau régional, de données objectivées. Dans mon département, à une époque, une école maternelle était installée sur un ancien site Kodak.
Mme Catherine Procaccia . - J'étais adjointe au maire chargée de l'enseignement...
Mme Laurence Cohen . - Il y a eu trois cas, je crois...
Mme Catherine Procaccia . - Quatre.
Mme Laurence Cohen . - Il y a eu quatre cas de cancers des testicules chez les jeunes enfants. Nous ne disposions pas, alors, des données d'aujourd'hui. J'étais en contact avec un couple de parents, qui étaient totalement désemparés. Beaucoup de temps s'est écoulé depuis, et la prise de conscience est beaucoup plus développée, tant mieux - même si elle n'est pas toujours suivie des actes nécessaires.
Parmi les recommandations, figure la volonté d'organiser des choses au niveau local. Mais il faut aussi - et le rapport le dit - une conduite nationale. Les collectivités ne doivent pas être livrées à elles-mêmes. Cela nous renvoie aux questions de budget. Il faut allouer des moyens à la santé environnementale pour organiser une véritable lutte contre ce fléau. Ne pourrait-on pas mettre à contribution les employeurs, qui sont souvent des producteurs de pollution et de nuisances environnementales ?
Vous questionnez le rôle de l'ANSéS. Notre commission des affaires sociales a souvent eu des réflexions et des échanges sur les agences. Le constat est unanime d'un manque de transparence sur le travail accompli, et surtout d'un manque de moyens humains et matériels. On a toujours tendance à charger la barque des agences, peut-être à juste titre, sans leur donner les moyens humains et matériels correspondants.
Mme Christine Bonfanti-Dossat . - Dans le cadre du rapport sur l'incendie de l'usine Lubrizol, j'ai pu constater la lourdeur administrative qui caractérisait l'appareil d'État pour informer les Français en cas d'accident industriel. Lorsqu'on parle de santé environnementale et d'enjeux de long terme, il faut aussi penser à la culture d'anticipation pour gérer ces éléments accidentels. Force est de constater qu'aujourd'hui cette culture n'existe pas, ou peu. Quelle est la place laissée à la gestion de la survenance d'accidents industriels en matière de santé environnementale ?
M. Alain Milon . - Merci aux rapporteurs d'avoir demandé ce rapport. Il est important d'essayer de circonscrire l'ensemble des pathologies pouvant être liées à l'environnement. À vrai dire, je m'attendais à un rapport plus étendu. Vous vous êtes concentrés sur l'environnement physique de nos concitoyens. J'aurais aimé qu'on parle aussi de l'environnement familial, professionnel, des réseaux... On sait que ces environnements ont un effet psychologique, et parfois même physique, qui peut être dramatique. En particulier, l'absence d'environnement familial a une forte influence sur le psychisme des personnes âgées. Et l'influence de l'environnement dans les établissements d'hébergement pour personnes âgées dépendantes (Ephad) sur ce psychisme serait intéressante à étudier. J'en ai discuté avec la présidente Deroche et le président Larcher, et j'espère qu'on pourra lancer un travail sur la question. Les psychiatres se sont rendu compte qu'entre 18 et 25 % des maladies psychotiques durables étaient consécutives à des gestes d'inceste ou à des viols dans la jeunesse. Le diagnostic n'étant pas fait rapidement, la psychose s'installe et il faut soigner ces patients psychotiques pendant des dizaines d'années. Si le diagnostic était fait plus tôt, grâce à la connaissance de l'environnement, on pourrait éviter ce genre de drame.
Mme Florence Lassarade , rapporteure . - À Sainte-Pazanne, le recueil des informations est très insuffisant. Il se fait de façon ponctuelle, selon les équipes médicales, et par région, sous forme de registres. Voilà quarante ans qu'on nous demande, dans les hôpitaux, de coder les pathologies - souvent d'ailleurs pour des raisons comptables. Cela aboutit à un recueil de données assez considérable, dont on n'a jamais tiré de statistiques efficaces et cohérentes sur l'ensemble du territoire.
En matière de registre, il faut aller beaucoup plus loin, et ne pas laisser l'initiative qu'à certains médecins. Pour les cancers pédiatriques, les données sont relativement structurées, mais il y a beaucoup de pathologies pour lesquelles ces registres ne sont pas utilisés. Des enfants naissent sans membres dans différents endroits du territoire, sans qu'on ait fait de lien entre les cas isolés.
Sur un ancien site industriel, le problème est la prospective. Quand on ferme un site industriel et qu'on y installe des bâtiments pour des écoles, des collèges ou autre, il faut d'emblée se préoccuper de la suite. Nous avons reçu Santé publique France à propos de Lubrizol. Je n'ai pas senti une grande appétence pour mener ces investigations... Surtout, il n'y a pas de moyens alloués. Par exemple, en tant que pédiatre, je me disais qu'on pourrait suivre la qualité du lait maternel pendant quelques mois après cet événement. Cela n'a pas du tout été envisagé. Pourtant, cela ne demanderait pas forcément des moyens financiers énormes. Bref, sur les cohortes et la prospective, il faut vraiment avancer.
Je sais bien que les pensionnaires d'un foyer d'accueil médicalisé ont, pour 90 %, d'entre eux, subi des viols dans l'enfance. Mais c'est plus un sujet de société que d'environnement. Le site « Agir pour bébé » ou le rapport consacré aux 1 000 premiers jours de l'enfant ont popularisé la nécessité de se préoccuper d'environnement dès la conception.
M. Bernard Jomier , rapporteur . - Au niveau local, l'une des limites est que nous n'arrivons pas à croiser les données épidémiologiques avec les données d'exposition. Santé publique France n'est pas de mauvaise volonté, et ce n'est pas qu'une question de moyens. Ce qui sera important dans le Green Data Hub , c'est de croiser les données. À cet égard, l'observation locale est très importante. La logique actuelle est très descendante. Nous avons voulu promouvoir une logique ascendante, en insistant sur les observatoires régionaux de la santé et de la santé environnementale.
Sur Lubrizol, les représentants de l'administration semblaient très satisfaits. Nous avons essayé de leur expliquer qu'il y avait une question de culture d'État, en santé environnementale comme sur beaucoup d'autres sujets, notamment dans la crise sanitaire actuelle. La question est de savoir comment modifier cette culture d'État. J'ai été très étonné d'entendre il y a quelques jours un responsable important de la majorité présidentielle dire que, sur ce sujet, ils avaient échoué, comme les gouvernements précédents. De fait, modifier cette culture d'État dans notre pays est très compliqué. En matière de santé environnementale, une part de décentralisation nouvelle est nécessaire, bien sûr. Mais il y a aussi une question d'articulation. Si on ne fait que de la décentralisation, on reproduira les mêmes erreurs au niveau des territoires, les mêmes modes de pensée et de fonctionnement.
Vous avez évoqué la manière dont fonctionnent les agences, au-delà de la question des moyens. L'ANSéS réunit autour de la table cinq ministères différents et des industriels, des parties prenantes, des personnes et des organisations qui mettent sur le marché ou qui vendent des produits soumis à autorisation par l'agence. Est-ce problématique ? Nous disons que non. On ne peut pas faire de la santé environnementale uniquement avec le ministère de la santé.
Si l'on reconnaît que l'urbanisme est important, que l'alimentation est importante, on ne peut pas écarter d'autres acteurs, sous peine de manquer complètement l'articulation entre les différents enjeux. Il est indispensable, notamment, que le monde de l'agriculture soit partie prenante de la politique de santé environnementale. Mais il faut empêcher qu'on puisse être juge et partie.
Le champ de la santé mentale est très vaste. Si tout est dans tout, comment concevoir une gouvernance ? On peut dire qu'une personne décide de tout... Nous avons opté pour un exercice très réformiste, en cherchant comment améliorer les articulations du système actuel, la participation des parties prenantes, etc. Si nous n'avions pas restreint le champ, il nous aurait fallu dix ans !
Mme Véronique Guillotin . - J'ai contribué à l'élaboration des PRSE dans ma région et je peux témoigner qu'une prise de conscience des élus est nécessaire, sans doute plus qu'un délégué interministériel. La santé doit être le fil conducteur des politiques menées par les collectivités dans le cadre de leurs compétences respectives au niveau régional, départemental et communal.
Il faut sans doute donner plus de moyens aux observatoires afin qu'ils puissent jouer un vrai rôle.
L'environnement n'est pas que l'air et l'eau, il faut élargir la réflexion à l'urbanisme et même à l'habitat.
M. René-Paul Savary . - J'ai été un peu déçu par vos propos liminaires, je suis quelque peu rassuré par vos réponses. Attention aux usines à gaz et aux plans à rallonge ! Il faut pouvoir associer la collecte des données et leur exploitation concrète. L'IHU peut être une bonne formule, et les études observationnelles me semblent être une bonne approche.
Il faut faire du dossier médical partagé (DMP) un outil véritablement exploitable et ne pas ajouter de nouveaux documents ou « hubs » qui s'empileraient sans qu'on puisse les exploiter correctement. Je rappelle que nous ne sommes toujours pas parvenus à mettre réellement en place un carnet de vaccination électronique.
Mme Victoire Jasmin . - Il me semble important de développer la recherche clinique. Il me semble que l'institut national de recherche et de sécurité pour la prévention des accidents du travail et des maladies professionnelles (INRS) pourrait apporter les éléments de nature à faire avancer les choses en la matière. Les expositions que subissent les femmes enceintes doivent faire l'objet d'un suivi particulier.
Mme Florence Lassarade , rapporteur. - Il me semble qu'il y a eu une amélioration entre les PNSE 3 et 4, avec notamment un resserrement du nombre d'objectifs et d'actions. Il convient d'être exigeant quant à l'évaluation.
Il faut que les déclinaisons locales soient adaptées aux besoins des territoires. Dans ma région, je sais qu'il y a de vraies tensions entre l'ARS et le président du conseil régional sur la façon dont il faut organiser la gouvernance sur ce sujet.
Nous disposons de nombreuses données, il nous faut progresser dans leur exploitation. Un IHU nous semble présenter une évolution pertinente en ce sens.
Il est regrettable que le DMP ne se développe pas davantage, notamment dans le contexte actuel.
Il faut des évaluations prospectives, des suivis de cohorte sur longue période.
La période de grossesse est une période cruciale, elle doit permettre une sensibilisation sur les enjeux de santé environnementale mais il faut que la prise de conscience perdure au-delà.
M. Bernard Jomier , rapporteur . - Monsieur Savary, l'usine à gaz existe déjà... Nous avons auditionné tous les acteurs : ils sont tous insatisfaits. Le GSE, présidé par une parlementaire - la députée Élisabeth Toutut-Picard, que nous avons entendue -, se réunit régulièrement, avec les chercheurs et les associations, il fait des propositions mais rien n'en sort. Nous ne créons rien : nous transformons le GSE pour le rendre opérationnel, pour faire en sorte que les expertises qui y sont versées soient utiles.
Le délégué interministériel que nous proposons s'inscrit dans la continuité de celui que nous proposions dans le rapport de la commission d'enquête sur la gestion de l'épidémie de covid-19. Car nous voyons bien qu'il y a un problème de gouvernance de la santé dans notre pays, et que la solution dépasse le ministère de la santé. Que faire, dès lors ? Renforcer les pouvoirs du Premier ministre ? Aménageons simplement un échelon où se feront la coordination et le pilotage nécessaires. Et c'est tout ! Il s'appelle délégué à la santé globale car il regroupe la santé environnementale et la sécurité sanitaire. Nous avons fait attention à ne pas empiler les structures, car l'essentiel est de produire de la décision.
La question se pose aussi au niveau régional, où règne un grand flou, mais elle se pose là différemment. Nous avons auditionné par exemple des représentants de l'Eurométropole de Strasbourg, de la Ville de Paris ou encore de la région Nouvelle-Aquitaine, et constaté qu'il y avait au niveau infranational de nombreuses initiatives intéressantes. Nous pensons donc que les régions doivent avoir la compétence en santé environnementale, mais sans préjudice de ce que font les autres collectivités de proximité.
Sur le DMP, qui ne fonctionne toujours pas, bien que les pharmaciens en aient ouvert beaucoup, nous rejoignons le constat que faisaient déjà nos collègues Stéphane Artano et Pascale Gruny dans leur rapport sur la santé au travail.
Mme Catherine Deroche , présidente . - Où en sont les travaux de l'Assemblée nationale sur le même sujet ?
M. Bernard Jomier , rapporteur . - L'Assemblée nationale a en effet créé une commission d'enquête dont la présidente est Élisabeth Toutut-Picard et la rapporteure Sandrine Josso. Nous avons évidemment regardé leurs travaux de près. L'intérêt de mener ces réflexions en ce moment est que le PNSE 4 est encore en cours de finalisation - il doit être publié en mai.
Je ne ferai pas de comparaison entre nos travaux et ceux de nos collègues députés. Je dirai simplement, en espérant ne pas être trop caricatural, que nous avons axé notre travail sur l'organisation de la santé environnementale, et l'Assemblée nationale le sien sur l'information et la sensibilisation du public.
Mme Catherine Deroche , présidente . - J'ai reçu la semaine dernière la fédération des registres des cancers - il s'agit dans mon département de l'association épidémiologie des cancers en Pays de la Loire (Epic-PL) : eux aussi ont de gros problèmes d'accès aux données de santé. J'ai alerté le président de l'institut national du cancer (INCa) à ce sujet. Il y aura sûrement des choses à faire pour leur faciliter l'accès à ces informations.
La commission des affaires sociales autorise la publication du rapport d'information.
LISTE DES PERSONNES ENTENDUES
___________
Pr Robert Barouki , toxicologue, directeur de l'unité Inserm/université Paris Descartes « Pharmacologie, toxicologie et signalisation cellulaire » (UMRS 1124)
Pr Barbara Demeneix , professeure émérite au laboratoire d'évolution des régulations endocriniennes (UMR 7221)
Réseau Environnement Santé (RES)
André Cicolella , président
Pascale Ioos , responsable du dossier « Substances chimiques »
La ligue nationale contre le cancer
Pr Axel Kahn , président
Pr Francelyne Marano , professeur émérite de biologie cellulaire et de toxicologie à l'université de Paris
Générations futures
Fleur Gorre , chargée de mission campagne Chimiques
Pr Denis Zmirou-Navier , professeur honoraire de l'université de Lorraine (Faculté de médecine de Nancy)
Association Santé Environnement France (ASEF)
Dr Pierre Souvet , président
François Bourdillon , ancien directeur général de Santé publique France
Société francophone de santé et environnement (SFSE)
Dr Elisabeth Gnansia , présidente, généticienne et présidente de Remera (Registre des Malformations en Rhône-Alpes)
Catherine Cecchi , vice-présidente, enseignante Santé - École nationale supérieure d'architecture de Montpellier/La Réunion, géographe de la santé, kinésithérapeute cadre enseignante
Muriel Andrieu-Semmel , ingénieure sanitaire en chef, responsable régionale du département santé-environnement à l'ARS PACA
Dr Fabien Squinazi , médecin biologiste, ancien directeur du laboratoire d'hygiène de la ville de Paris, membre du Haut Conseil de la santé publique
Société française de santé publique (SFSP)
Pr Emmanuel Rusch
, président,
professeur des universités
- praticien hospitalier (Santé
publique) au CHU de Tours
Pr Marie-Pierre Sauvant-Rochat
, professeur
des universités
- Université Clermont-Auvergne
Stéphane Horel , journaliste, Le Monde
Claire Lajaunie , directrice de recherche à l'Inserm, Centre d'études et de recherches internationales et communautaires (Aix-en-Provence)
Dr Maria Neira , directrice du programme santé environnementale de l'OMS
Atmo France
Charlotte Lepitre , responsable projet et partenariat
Airparif
Karine Léger , directrice
Direction Régionale et Interdépartementale de l'Environnement et de l'Energie (DRIEE)
Thomas Bouyer , chef du service Energie Climat Véhicules
Pr Rémy Slama , directeur de recherche à l'Inserm, responsable de l'équipe d'épidémiologie environnementale de l'Institut pour l'Avancée des Biosciences (Inserm, CNRS, Université Grenoble-Alpes)
Béatrice Parance , professeur de droit privé au laboratoire de droit médical et de la santé (Université Paris 8)
Ville de Paris
Agnès Lefranc
, chef du service
parisien de santé environnementale
- direction de l'action
sociale, de l'enfance et de la santé
Ville de Strasbourg
Dr Françoise Schaetzel , vice-présidente de l'Eurométropole de Strasbourg, en charge de l'urbanisme opérationnel, de la politique du cadre de vie et de la santé environnementale et de la qualité de l'air
Pascale Rouillard-Neau , cheffe du service Hygiène et santé environnementale
Eliabel Seys , chargée de projet en santé environnementale au sein du service Hygiène et santé environnementale
Direction générale de la santé (DGS)
Maurice-Pierre Planel , directeur général adjoint de la santé
Joëlle Carmès , sous-directrice prévention des risques liés à l'environnement et à l'alimentation
Mathilde Merlo , chargée de mission santé - environnement
Direction générale de la prévention des risques (DGPR)
Cédric Bourillet , directeur général, délégué aux risques majeurs
ARS Nouvelle-Aquitaine
Dr Benoît Elleboode , directeur général
Dreal Nouvelle-Aquitaine
Alice-Anne Médard , directrice générale
Olivier Pairault , responsable de l'unité départemental de la Gironde
Conseil régional de Nouvelle-Aquitaine
Alain Rousset , président
Françoise Jeanson , conseillère régionale déléguée auprès du président, en charge de la santé et de la silver economy
Observatoire régional santé environnement Nouvelle-Aquitaine (ORSE)
Julien Giraud , directeur de l'observatoire régional de la santé Nouvelle-Aquitaine
Simon Leproux , chargé de missions de l'ORSE
GRAINE Nouvelle-Aquitaine
Hervé Cazenabe , directeur
Anne Troquart , coordinatrice du pôle Santé-Environnement
Pr Isabelle Momas , professeur en santé publique et environnement à l'université Paris-Descartes, présidente du conseil scientifique de l'ANSéS, vice-présidente du conseil national de l'air
Santé publique France
Sébastien Denys , directeur santé environnement et travail
Agence nationale sécurité sanitaire de l'alimentation, de l'environnement et du travail (ANSéS)
Matthieu Schuler , directeur de l'évaluation des risques
Sarah Aubertie , chargée des relations institutionnelles
Élisabeth Toutut-Picard , députée de Haute-Garonne, présidente du groupe santé-environnement
Pr Benoît Vallet , président du conseil d'administration de l'ANSéS
* 1 Cf. l'étude Elabe de septembre 2018 pour La Mutuelle Familiale, « Les Français, la santé environnementale et les maladies chroniques », ou l'étude du CSA du 27 janvier 2020 à laquelle 66 % des 25-34 ans indiquent que leur santé est selon eux impactée par l'environnement.
* 2 Rapport de la commission d'experts pour les « 1 000 premiers jours », remis le 8 septembre 2020 au secrétaire d'État chargé de l'enfance et des familles.
* 3 Selon les données de la Direction générale de la santé et de la Direction générale de la prévention des risques.
* 4 Drees, Études et résultats n° 1180, janvier 2021.
* 5 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 6 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 7 Article L. 1411-1 du code de la santé publique.
* 8 Article L. 2111-1 du code de la santé publique.
* 9 Qui comprend lui-même un plan glyphosate et un plan sur les produits phytopharmaceutiques et une agriculture moins intensive en pesticides.
* 10 Qui inclut la lutte contre les polychlorobiphényles (PCB) et les résidus de médicaments.
* 11 Gilles Pipien et Éric Vindimian, Évaluation du troisième plan national santé-environnement , rapport n° 011997-01 du CGEDD, décembre 2018.
* 12 Direction générale de la recherche et de l'innovation du ministère chargé de la recherche.
* 13 Instruction DGS/EA n° 2011-406 du 26 octobre 2011 relative aux missions des agences régionales de santé (ARS) dans le domaine de la santé environnementale.
* 14 Instruction interministérielle n° DGS/EA1/DGPR/2016/120 du 14 avril 2016 relative au recensement des sites pollués présentant une gestion environnementale et sanitaire complexe, instruction interministérielle n° DGS/EA1/DGPR/DGAl/2017/145 du 27 avril 2017 relative à la gestion des sites pollués et de leurs impacts nécessitant la mise en oeuvre de mesures de gestion sanitaire et d'études de santé et/ou de mesures de gestion sanitaire des productions animales et végétales et instruction n° DGS/EA1/2019/43 du 13 juin 2019 précisant les missions des agences régionales de santé dans la gestion sanitaire des sites et sols pollués.
* 15 Instruction DGS/EA4 n° 2010-424 du 9 décembre 2010 relative à la gestion des risques sanitaires en cas de dépassement des limites de qualité des eaux destinées à la consommation humaine pour les pesticides en application des articles R. 1321-26 à R. 1321-36 du code de la santé publique.
* 16 Note technique du 22 février 2019 relative à la prise en compte des effets sur la santé de la pollution de l'air dans les études d'impact des infrastructures routières, et articles R. 221-1 à D. 221-38 du code de l'environnement sur la qualité de l'air intérieur.
* 17 Loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
* 18 D'une durée quinquennale, conformément à l'article L. 1311-6 du code de la santé publique.
* 19 Cour des comptes, Les politiques de lutte contre la pollution de l'air , enquête demandée par la commission des finances du Sénat, juillet 2020.
* 20 ANSéS, État des connaissances sur l'impact sanitaire lié à l'exposition de la population générale aux pollens présents dans l'air ambiant , rapport d'expertise collective, janvier 2014.
* 21 Annoncée le 4 février 2021.
* 22 Courrier en date du 3 mars 2021 de Réseau Environnement Santé adressé au Président de la République.
* 23 Gilles Pipien et Éric Vindimian, Évaluation du troisième plan national santé-environnement , rapport n° 011997-01 du CGEDD, décembre 2018.
* 24 Béatrice Buguet-Degletagne, Évaluation du troisième plan national santé-environnement et préparation de l'élaboration du plan suivant , rapport de l'inspection générale des affaires sociales n° 2017-176R, décembre 2018.
* 25 Selon le jaune budgétaire, les crédits financés par les ARS via le FIR en faveur de la santé-environnement s'élèvent à 9,82 millions d'euros, dont 1,46 million d'euros pour la protection des eaux et 8,36 millions d'euros pour les autres risques environnementaux.
* 26 Article 6 de cette proposition de loi.
* 27 Seuls trois indicateurs présentent une cible quantifiée : le nombre de collectivités territoriales ayant participé à l'expérimentation de radars sonores pour les véhicules motorisés afin de réduire l'exposition au bruit (cible : 6) ; le nombre de réunions du conseil national d'orientation de la politique sanitaire animale et végétale ou du groupe santé-environnement sur « One Health » (cible : une par an) ; le nombre de réseaux « une seule santé » mis en place (cible : 2).
* 28 Référé de la Cour des comptes au Premier ministre du 27 novembre 2019 sur le bilan des plans Écophyto.
* 29 Nombre de doses unités.
* 30 Aux termes de l'article L. 220-1 du code de l'environnement, « l'État et ses établissements publics, les collectivités territoriales et leurs établissements publics ainsi que les personnes privées concourent, chacun dans le domaine de sa compétence et dans les limites de sa responsabilité, à une politique dont l'objectif est la mise en oeuvre du droit reconnu à chacun à respirer un air qui ne nuise pas à sa santé ».
* 31 L'Union européenne a fixé un objectif de limitation de l'exposition moyenne annuelle aux particules fines PM2,5 à 20 ug/m 3 - le Grenelle de l'environnement préconisant même une cible à 15 ug/m 3 -, contre 10 ug/m 3 pour la valeur limite définie par l'OMS.
* 32 Conseil d'État, 10 juillet 2020, Pollution de l'air, décision n° 428409.
* 33 Conseil d'État, 12 juillet 2017, Association Les amis de la terre France, décision n° 394254.
* 34 Cour de justice de l'Union européenne, 24 octobre 2019, affaire C-636/18.
* 35 Loi n° 2013-316 du 16 avril 2013 relative à l'indépendance de l'expertise en matière de santé et d'environnement et à la protection des lanceurs d'alerte.
* 36 Pollutions industrielles et minières des sols : assumer ses responsabilités, réparer les erreurs du passé et penser durablement l'avenir , rapport de Mme Gisèle Jourda au nom de la commission d'enquête sur les problèmes sanitaires et écologiques liés aux pollutions des sols qui ont accueilli des activités industrielles ou minières, et sur les politiques publiques et industrielles de réhabilitation de ces sols, 8 septembre 2020.
* 37 Droits des enfants, lutte contre les discriminations et respect de la déontologie des professionnels de sécurité.
* 38 Audition du 16 septembre 2020 de MM. Gilles Pipien et Éric Vindimian, du conseil général de l'environnement et du développement durable.
* 39 Qui s'appuie sur un comité interministériel associant les ministères chargés de l'industrie, de l'équipement, de l'intérieur et de la santé.
* 40 Santé publique : pour un nouveau départ - Leçons de l'épidémie de covid-19 , rapport n° 199 (2020-2021) de Mme Catherine Deroche, M. Bernard Jomier et Mme Sylvie Vermeillet, fait au nom de la commission d'enquête sur l'évaluation des politiques publiques face aux pandémies, déposé le 8 décembre 2020.
* 41 À l'heure actuelle, le comité interministériel pour la santé est présidé par le Premier ministre, ou par délégation de celui-ci, par le ministre chargé de la santé (article D. 1411-31 du code de la santé publique).
* 42 Article D. 1411-32 du code de la santé publique.
* 43 Initiative française de recherche en santé-environnement.
* 44 Direction générale de la recherche et de l'innovation du ministère de la recherche.
* 45 Les deuxièmes rencontres nationales santé-environnement se sont déroulées les 14 et 15 janvier 2019 à Bordeaux.
* 46 À titre d'exemple, la Métropole européenne de Lille a créé à partir de 2019 les rencontres de la santé environnementale, articulées autour de rencontres thématiques régulières ; la direction régionale de l'environnement, de l'aménagement et du logement de Bretagne, l'ARS de Bretagne et la région Bretagne ont organisé des rencontres régionales santé-environnement le 22 septembre 2020 ; le réseau Île-de-France santé-environnement organise chaque année une journée-événement afin de « rassembler ses membres, faire le bilan de l'année passée et discuter des projets à venir, entourés de nouveaux acteurs rassemblés autour d'une thématique. »
* 47 Dotées d'un directeur commun, ces deux agences sont hébergées par le centre pour la prévention et le contrôle des maladies (« Centers for Disease Control and Prevention » - CDC) et étaient dotées, en 2015, d'un budget total de 254 millions de dollars (179 millions de dollars pour le NCEH et 75 millions de dollars pour l'ATSDR).
* 48 « National Center for Environmental Health » - NCEH.
* 49 « Agency for Toxic Substances and Disease Registry » - ATSDR.
* 50 D'abord informel, le CASA a ensuite été institutionnalisé en 2016 par ordonnance à l'article L. 1411-5-1 du code de la santé publique, à la suite de la loi « Santé » du 26 janvier 2016.
* 51 Loi organique n° 2009-403 du 15 avril 2009 relative à l'application des articles 34-1, 39 et 44 de la Constitution.
* 52 Article L. 1311-7 du code de la santé publique.
* 53 Contribution écrite du conseil régional Nouvelle Aquitaine transmise aux rapporteurs. Comme l'a indiqué le président du conseil régional, la stratégie politique de la région est quant à elle présentée dans un autre document : « Neo Terra », la feuille de route régionale de la transition environnementale et climatique adoptée par les élus le 9 juillet 2019.
* 54 Par exemple, le PRSE 3 de Bretagne comporte certes - à la différence d'autres plans régionaux - un volet intitulé « Moyens dédiés à la mise en oeuvre du plan et au financement des actions », mais son contenu est très succinct. Il se limite à identifier les acteurs impliqués - citant les seuls moyens humains mis à disposition par l'ARS pour l'animation du plan (environ 0,8 équivalent temps plein sur la durée du plan) - ainsi que des exemples de financement partiels pour la seule année 2017 (année de signature du plan), sans visibilité pluriannuelle : il est ainsi juste mentionné que, dans le cadre de l'appel à projets annuel auquel participe aussi la Dreal, l'ARS engagera 570 000 euros pour soutenir les projets répondant aux objectifs du PRSE 3.
* 55 Article L. 1311-7 du code de la santé publique.
* 56 Instruction du Gouvernement DGS/DGPR n° 2015-329 du 27 octobre 2015 relative à l'élaboration et à la mise en oeuvre des plans régionaux en santé environnement.
* 57 Cf. article L. 2212-2 du code général des collectivités territoriales.
* 58 Évaluation du fonctionnement des services communaux d'hygiène et de santé , rapport établi par l'Inspection générale des affaires sociales, l'Inspection générale de l'administration et le Conseil général de l'environnement et du développement durable, avril 2009.
* 59 Aux termes de l'article L. 1435-1 du code de la santé publique, « Pour l'exercice de ses compétences dans les domaines sanitaire et de la salubrité et de l'hygiène publiques, le représentant de l'État territorialement compétent dispose à tout moment des moyens de l'agence [régionale de santé]. »
* 60 Instruction DGS/EA n° 2011-406 du 26 octobre 2011 relative aux missions des agences régionales de santé dans le domaine de la santé environnementale.
* 61 D'après les indications de la DGS, près de 1 100 équivalents temps plein (ETP) sont dédiés dans les ARS aux missions de santé environnement, pour l'exercice de fonctions regroupées au sein des domaines sécurité sanitaire ; prévention des risques ; protection des populations.
* 62 Ces modules abordent les risques et enjeux liés à : l'air extérieur (pollution atmosphérique, pesticides et pollens), l'eau, l'air intérieur, l'urbanisme, l'habitat indigne, les sites et sols pollués, le bruit. Un autre module porte sur des témoignages d'élus présentant leurs actions concrètes ayant permis d'agir sur leurs environnements.
* 63 Santé publique : pour un nouveau départ - Leçons de l'épidémie de covid-19 , rapport n° 199 (2020-2021) de Mme Catherine Deroche, M. Bernard Jomier et Mme Sylvie Vermeillet, au nom de la commission d'enquête sur l'évaluation des politiques publiques face aux pandémies, Sénat, 8 décembre 2020.
* 64 Réédition d'une enquête réalisée en 2007, le Baromètre santé environnement 2017 de la région Provence-Alpes-Côte d'Azur est un outil du 3 è Plan régional santé environnement. Il est le fruit d'une enquête menée auprès de 2 000 habitants durant l'été 2017 par l'observatoire régional de la santé (ORS), dans l'objectif de réajuster les mesures régionales prises en matière de prévention et d'information de la population. Ses résultats sont disponibles sous le lien suivant :
https://www.paca.ars.sante.fr/barometre-sante-environnement-2017-les-resultats-sont-disponibles
* 65 Ces compétences sont énumérées à l'article L. 1111-9 du code général des collectivités territoriales.
* 66 Loi n° 2015-991 du 7 août 2015 portant nouvelle organisation territoriale de la République.
* 67 Comme l'indique l'article L. 451-1 du code général des collectivités territoriales, ce schéma fixe « les objectifs de moyen et long termes sur le territoire de la région en matière d'équilibre et d'égalité des territoires, d'implantation des différentes infrastructures d'intérêt régional, de désenclavement des territoires ruraux, d'habitat, de gestion économe de l'espace, d'intermodalité et de développement des transports, de maîtrise et de valorisation de l'énergie, de lutte contre le changement climatique, de pollution de l'air, de protection et de restauration de la biodiversité, de prévention et de gestion des déchets ». Il s'est substitué aux anciens schémas régionaux d'aménagement et de développement du territoire (SRADT), en intégrant différents schémas sectoriels.
* 68 Ces compétences sont énumérées à l'article L. 1111-9 du code général des collectivités territoriales.
* 69 D'après les données retracées dans le projet de PNSE 4 soumis à consultation, 122 projets ou actions portés par des collectivités territoriales ont été partagés à la suite de l'appel à manifestation d'intérêt lancé par le Cerema (Centre d'études et d'expertise sur les risques, l'environnement, la mobilité et l'aménagement) en juillet 2019, portant sur la sensibilisation ou l'information, de la mise à disposition d'équipements, des diagnostics environnementaux, etc.
* 70 La définition la plus commune de l'évaluation d'impact sur la santé (EIS) a été développée par le Bureau européen de l'Organisation mondiale de la Santé (OMS) en 1999, connue sous le nom de « Consensus de Göteborg ». Elle présente l'EIS comme « une combinaison de procédures, méthodes et outils qui permettent de juger des effets possibles d'une politique, d'un programme ou projet sur la santé de la population et la distribution de ces effets au sein de la population ». Elle s'appuie sur l'idée que tous les secteurs sont responsables de la santé de la population.
* 71 D'après les réponses au questionnaire des rapporteurs.
* 72 https://www.irset.org/ .
* 73 https://iab.univ-grenoble-alpes.fr/ .
* 74 https://aviesan.fr/ .
* 75 https://www.allenvi.fr/ .
* 76 https://cordis.europa.eu/project/id/874753/fr .
* 77 https://cordis.europa.eu/project/id/874583/fr .
* 78 D'après les réponses des ministères chargés de la santé et de l'environnement aux questions des rapporteurs.
* 79 ANR, rapport d'activité 2019.
* 80 ANR, plan d'action 2021, appel à projets générique 2021, version actualisée du 22 octobre 2020.
* 81 D'après les réponses transmises aux questions des rapporteurs.
* 82 Un appel à projet généraliste sur la santé, l'environnement et le travail, un appel à projets spécifique au thème « radiofréquences et santé » et, ponctuellement, un appel à projet sur une autre thématique spécifique.
* 83 https://www.anses.fr/fr/content/le-programme-national-de-recherche-environnement-sant%C3%A9-travail-0 .
* 84 https://www.ademe.fr/recherche-innovation/financer-theses-recherche-linnovation .
* 85 https://agriculture.gouv.fr/lancement-du-second-volet-de-lappel-projets-national-ecophyto-2020-2021 .
* 86 Réponses du Pr Zmirou-Navier au questionnaire des rapporteurs.
* 87 Inserm, Rapport de préfiguration du volet recherche du 4 ème plan national santé environnement , septembre 2018, version de travail.
* 88 Selon les réponses apportées par les Prs Barouki et Demeneix aux questions des rapporteurs.
* 89 Selon les réponses apportées par le Pr Marano aux questions des rapporteurs.
* 90 https://reacting.inserm.fr/
* 91 Santé publique : pour un nouveau départ - Leçons de l'épidémie de covid-19 , rapport de Mme Catherine DEROCHE, M. Bernard JOMIER et Mme Sylvie VERMEILLET, fait au nom de la CE Évaluation des politiques publiques face aux pandémies, n° 199 (2020-2021), 8 décembre 2020.
* 92 La loi du 24 décembre 2020 de programmation de la recherche pour les années 2021 à 2030 prévoit une hausse d'un milliard d'euros en sept ans des moyens alloués à l'ANR.
* 93 https://www.ihu-france.org
* 94 Arrêté du 7 mars 2017 fixant la liste des centres nationaux de référence, des centres nationaux de référence-laboratoires associés et des centres nationaux de référence-laboratoires experts pour la lutte contre les maladies transmissibles.
* 95 Risques industriels : prévenir et prévoir pour ne plus subir , rapport n° 480 (2019-2020) de Mmes Christine Bonfanti-Dossat et Nicole Bonnefoy, fait au nom de la commission d'enquête Incendie de l'usine Lubrizol, déposé le 2 juin 2020.
* 96 Selon le portail Épidémiologie France, sous la direction d'Aviesan.
* 97 https://www.elfe-france.fr/
* 98 https://www.constances.fr
* 99 Inserm, Rapport de préfiguration du volet recherche du 4 ème plan national santé environnement , septembre 2018, version de travail.
* 100 Selon la définition d'Épidémiologie France.
* 101 Réponses des ministères chargés de la santé et de l'environnement aux questions des rapporteurs.
* 102 Loi n° 2009-967 du 3 août 2009 de programmation relative à la mise en oeuvre du Grenelle de l'environnement.
* 103 Réponses des ministères chargés de la santé et de l'environnement aux questions des rapporteurs.
* 104 Communiqué de presse du 22 septembre 2020.
* 105 Le fonctionnement et le rôle des Aasqa sont détaillés dans la partie II du présent rapport.