III. QUELLES ISSUES ENTRE LES ESPÉRANCES DE LA NUTRITION ET LA QUASI CERTITUDE ANNONCÉE D'UN DÉSASTRE SANITAIRE ? |
Il y a une trentaine d'années, si l'on avait dû traiter des rapports entre l'alimentation et la santé, on aurait probablement donné des conseils pour éviter quelques aliments comme le sel ou certaines graisses animales.
Examiner aujourd'hui ces relations conduit à la fois à dresser le tableau d'une réalité sanitaire déjà très préoccupante et qui peut se dégrader, et esquisser les perspectives très positives d'une espérance nouvelle de santé.
La réalité inquiétante , c'est celle de l'obésité , dont la montée se profile.
L' espérance , c'est celle de pouvoir influer positivement sur sa santé et sur l'état de son vieillissement grâce à son alimentation .
Dans les deux cas, il ne s'agit pas de futurs possibles ou d'éventualités dont les probabilités de réalisation sont faibles, mais de tendances lourdes maintenant établies par la communauté scientifique.
En négatif, cela signifie que le pouvoir politique a une réelle autonomie de décision et aura une réelle responsabilité sur l'état sanitaire de notre pays dans une vingtaine d'années .
A. LA PROGRESSION DE L'OBÉSITÉ ET LA NÉCESSITÉ D'UNE RÉPONSE DE GRANDE AMPLEUR
Un récent rapport de l'OMS a mis en évidence un phénomène jusqu'ici insoupçonné : l'obésité n'est pas cantonnée, comme on le croyait, aux sociétés occidentales mais généralisée, à un moindre degré, aux pays du Tiers-Monde. Il y aurait aujourd'hui plus de 300 millions d'obèses.
Cela donne la mesure de l'extension d'une affection dont les causes sont multiples, les conséquences médicales lourdes et qui, si l'on n'y prend garde, va produire en France, à un terme de vingt ans, une catastrophe sanitaire et un désastre financier sans précédent .
1. Les causes
L'obésité est une affection polyfactorielle, mêlant des étiologies génétiques à des facteurs environnementaux. La pondération de chacune de ces causes est différente suivant les individus.
Sur un plan strictement clinique, l'obésité dérive d'une double pathologie - celle du fonctionnement du tissu adipeux et celle du stockage qui se caractérise par une erreur de gestion des flux d'énergie, aggravée, le cas échéant, par des surexpressions des capacités de mise en réserve.
La mise en jeu de ces deux pathologies en fait un phénomène physiologique cumulatif. En effet, les cellules adipeuses ont tendance :
- à se multiplier car elles ne peuvent pas physiquement être trop grosses,
- et à refuser de diminuer de taille, car il est dans leur fonction de réserve de ne pas être trop minces ; elles sollicitent donc le cerveau pour résister à des tentations de « mise à la diète ».
C'est la raison pour laquelle, à un certain stade de sa constitution, l'obésité devient une maladie chronique difficilement réversible .
Des facteurs de prédisposition génétique interviennent dans la formation de la maladie. Par exemple, une expérience canadienne a mis en évidence les différences de capacité de stockage des réserves alimentaires sur une cohorte de jeunes gens qui ont été soumis pendant 3 mois à une ration leur fournissant 1.000 calories de plus par jour. Au bout de ce délai, certains avaient pris jusqu'à 14 kg et d'autres 1 kg seulement. Les résultats observés sur des paires de jumeaux homozygotes de l'échantillon étaient identiques, exprimant suivant les cas une forte ou une faible prise de poids.
Mais l'appel à la génétique ne rend pas compte de l'ampleur actuelle du phénomène. Non plus que les enseignements de l'épigénétique, c'est-à-dire des réactions de notre génome aux pressions de l'environnement qui ont été mentionnées dans la partie de cette étude consacrée à la nutrigénétique et à la nutrigénomique.
Des facteurs environnementaux , dont on observe la montée depuis cinquante ans, peuvent être considérés comme des facteurs déclenchants décisifs :
- la diminution de la dépense énergétique :
amélioration de l'habillement,
amélioration du chauffage,
développement des transports,
diminution du travail manuel,
généralisation de la télévision (qui, comme activité sédentaire, est plus corrélée à l'obésité que la lecture) ;
- l' évolution de l'offre alimentaire ; dans ce domaine, l'ensemble des transformations intervenues depuis un demi-siècle dans la distribution, le stockage, la préparation et les modes de consommation contribuent à un développement de l'abondance et de la disponibilité de l'apport énergétique.
Par exemple, la disponibilité alimentaire aux Etats-Unis est de 3.500 à 4.000 calories par jour , ce qui dépasse de beaucoup les besoins énergétiques d'une population sédentaire. Une étude a mis en évidence que les portions y sont en moyenne de 35 % plus grosses qu'en France.
Autre illustration, il y a convergence entre les propositions alimentaires à forte densité calorique et leur prix. Une partie de l'industrie agroalimentaire propose des aliments comportant un excès de graisse et de sucre, qui ont le double avantage d'augmenter la qualité gustative des aliments et d'apporter une densité calorique au moindre coût. Une étude américaine montre que la margarine apporte 30 fois plus de calories au gramme que les légumes frais et qu'elle coûte, à densité calorique égale, 100 fois moins que les légumes frais .
De même, la déstructuration des comportements alimentaires familiaux aboutit à une diététique déséquilibrée . Selon une étude de l'Association de diététique américaine, 9 % des bébés américains de 9 à 11 mois et 21 % de ceux âgés de 19 à 24 mois consomment quotidiennement des frites.
Entrent probablement en jeu des facteurs sociétaux encore insuffisamment explorés, qui relèvent de la psychologie sociale et individuelle de la prise d'aliments.
Au total, ce déséquilibre énergétique virtuel qui existe entre une société à moindre dépense calorique et une offre alimentaire très excédentaire est un facteur de surpondération des populations. Cela conduit, pour un nombre croissant de personnes, à la constitution de l'obésité, avant l'entrée dans la phase chronique de la maladie.
2. Les conséquences médicales et financières
a) Les pathologies associées à l'obésité
Suivant une étude datant de 1992, les personnes atteintes d'obésité simple ont un risque relatif, par rapport aux personnes non surpondérées, de développer :
- 25 % de plus de maladies ostéo-articulaires,
- 50 % de plus de coronaropathies,
- 380 % de plus de diabète de type gras,
- 370 % de plus de goutte,
- et 240 % de plus de maladies liées à une hypertension artérielle.
La même étude évalue à 178.000, en
1992, le nombre de décès liés à
l'obésité en France.
|
Mortalité |
Femmes |
Hommes |
Total |
|
Hypertension artérielle |
3.898 |
2.295 |
6.193 |
|
Infarctus du myocarde |
22.564 |
26.724 |
49.288 |
|
Insuffisance cardiaque |
19.319 |
12.255 |
31.574 |
|
Accident vasculaire cérébral |
24.723 |
15.693 |
40.416 |
|
Thrombose veineuse |
882 |
543 |
1.425 |
|
Cancer colorectal |
7.725 |
8.035 |
15.760 |
|
Cancer du sein |
10.173 |
0 |
10.173 |
|
Cancer génito-urinaire |
8.515 |
14.368 |
22.883 |
|
Total |
97.909 |
80.023 |
177.932 |
On ajoutera que les obèses peuvent se trouver dans des situations de traitement difficiles (faible mobilité, incapacité d'entrer dans un scanner).
b) Le coût financier de l'obésité
Il est très difficile d'évaluer les coûts indirects de l'obésité, comme ceux générés par l'inaptitude au travail.
S'agissant des coûts directs liés aux soins et aux traitements de maladies liées à l'obésité, ils varient en fonction de la progression de cette affection dans les pays considérés ( cf infra ).
En 2001, aux Etats-Unis (Centre de contrôle des maladies d'Atlanta - CDC), on les estimait à 117 milliards de $ (environ 10 % des dépenses de santé) .
En Allemagne, qui est le pays le plus touché par l'adiposité et l'obésité, on évalue le coût de son traitement à 8 % de la dépense de santé.
En France, la dernière étude de coût, datée de 1992, chiffrait ce coût à 2 % de la dépense de santé - alors que l'obésité y était encore peu développée. On peut probablement l'évaluer, compte tenu de son évolution (elle a doublé depuis 1990) à plus de 4 % de la dépense de santé - ce qui, sur la base du dernier chiffre de dépenses connu de l'assurance maladie, aboutirait à chiffrer ce coût à 5,6 milliards d'euros 73 ( * ) .
Cela signifie qu'à terme, si on ne contient pas la poussée d'obésité qui se manifeste dans notre pays, le désastre sanitaire qui s'annonce se traduira par une débâcle financière de l'assurance maladie .
3. La montée de l'obésité : le « modèle américain »
a) Le modèle américain
Offre alimentaire à forte densité calorique, portions disproportionnées aux besoins, longues stations devant la télévision, généralisation du grignotage excessif, faiblesse du taux d'exercice physique, déculpabilisation par l'abus de suppléments nutritionnels pris directement ou sous forme d'additifs incorporés à la nourriture, les Etats-Unis regroupent toutes les étiologies connues de la surpondération et de l'obésité .
D'une étude effectuée à l'université de l'Etat de Washington, il résulte que la prise calorique quotidienne a été, en 2000, de 300 calories supérieure à celle de 1985. Sur ces 300 calories supplémentaires, 46 % proviennent de céréales transformées, 24 % de sucres, 23 % de graisses et seulement 8 % de fruits et légumes.
Avec les résultats suivants :
|
% Prévalence de la population adulte |
||
|
1988-1994 |
2000 |
|
|
Surpondération |
55,9 |
64,5 |
|
Obésité |
22,9 |
30,5 |
|
Obésité morbide |
2,9 |
4,7 |
|
Source : Etude Jama |
||
En l'état de la surpondération des enfants et adolescents américains, cette courbe de croissance n'est pas prête de s'infléchir, le pourcentage d'enfants américains surpondérés ayant été multiplié par 3 en 30 ans.
Mais l'exemple américain permet aussi de mettre en exergue l'inquiétante progression de la constitution sociale de l'obésité.
La prévalence de cette maladie y est corrélée avec l'exclusion (faiblesse des revenus, isolat socioculturel des minorités).
Mais le quantum de population atteint par ces affections (qui approche les deux tiers) montre que le phénomène ne se résume pas à une fracture alimentaire qui répliquerait la fracture sociale.
Les exclus, plus vulnérables, sont les plus rapidement touchés, mais les autres groupes sont peu à peu atteints par les facteurs concourant au développement de l'obésité (sédentarisation, nomadisation alimentaire, grignotage, excès d'offre alimentaire, etc.).
b) L'Europe suit
Une étude effectuée par la fondation britannique
sur la nutrition montre que dans certains pays on s'approche des taux
américains :
Estimation de la prévalence de l'excès
pondéral et de l'obésité
chez les adultes dans des
pays de l'UE ou candidats à l'adhésion
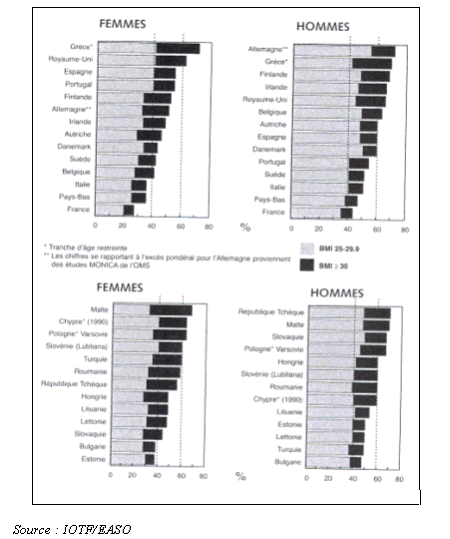
Encore doit-on relativiser ce constat dans la mesure où si certains taux globaux (comme celui des Allemands) sont proches des taux américains, les taux d'obésité - dans ce cas 15 % contre 30 % - y sont moins élevés.
c) Le cas français
On pourrait se réjouir de savoir que les femmes et les hommes, en France, ont le plus faible taux global de surpoids (surpondération + obésité).
Mais ce constat, qui date de 2000, ne doit pas faire illusion.
Une épidémiologie est réalisée tous les 3 ans chez les adultes français. En 2003, elle a donné les résultats suivants :
- surpondération : 30,3 %
- obésité : 11,3 %.
En 1990, l'obésité affectait 6 % de la population.
En 1997, les personnes obèses ne représentaient que 8,2 % de la population, en 2000 : 9,6 % et en 2003 : 11,3 %. Cela signifie que l'obésité des adultes progresse en France de 17 % tous les trois ans.
Les observations cliniques sur l'obésité morbide recoupent les constats épidémiologiques sur l'aggravation du problème ; il y a cinq ans, les services compétents accueillaient des obèses de 150 kg d'une cinquantaine d'années. Maintenant certains malades ont à peine plus de 20 ans .
Un des spécialistes mondiaux de l'obésité entendu a estimé que si, il y a quelques années, nous avions trente ans de « retard » sur les Etats-Unis et quinze ans sur le Royaume-Uni en matière de développement de l'obésité, l'accroissement des taux de prévalence des phénomènes constatés fait qu'au rythme actuel nous rattraperons les Etats-Unis en 2020.
Des données récentes (2002) montrent que si les enfants français ont un taux « surpondération + obésité » de 15,5 %, ce taux les situe beaucoup plus près de la moyenne que ne l'étaient leurs parents dans la statistique européenne présentée ci-dessus. Ils sont au même niveau que les enfants allemands, suédois, belges ou danois et à un niveau à peine inférieur à celui des enfants anglais.
Une étude plus fine réalisée à l'aide des observations des médecins et des infirmières en milieu scolaire dans les classes de 3 e montre :
- que les taux (surpondération + obésité) sont corrélés avec la catégorie socioprofessionnelle des parents :
- 11,5 %, dont 0,7 % d'obèses chez les enfants de cadres,
- 29,8 %, dont 7,4 % d'obèses chez les enfants d'ouvriers non qualifiés ;
- qu'il existe de grandes différences entre les zones d'études et d'aménagement du territoire qui ne sont pas nécessairement corrélées socialement :
- 1,5 % des adolescents sont obèses dans le grand Sud-Ouest,
- 2,7 % dans l'Ouest,
- 4,3 % dans la zone Méditerranée,
- et 5,5 % dans la zone Nord.
4. Les premières réponses
a) Le PNNS (Programme national nutrition santé)
Les pouvoirs publics ont été assez tôt conscients des enjeux qui lient la nutrition et la santé.
En 2001, a été adopté un plan de cinq ans (2001-2006), le PNNS.
Ce plan comprend notamment neuf objectifs nutritionnels généraux, dont certains visent plus spécifiquement à réduire la montée de l'obésité, mais dont le dispositif d'ensemble a des objectifs sanitaires plus généraux. L'ensemble repose sur la promotion d'une alimentation plus équilibrée :
1. Augmenter la consommation de fruits et de légumes afin de réduire le nombre de petits consommateurs de fruits et de légumes d'au moins 25 % ;
2. Augmenter la consommation de calcium afin de réduire de 25 % la population des sujets ayant des apports calciques en dessous des apports nutritionnels conseillés, tout en réduisant de 25 % la prévalence des déficiences en vitamine D ;
3. Réduire la contribution moyenne des apports lipidiques totaux à moins de 35 % des apports énergétiques journaliers, avec une réduction d'un quart de la consommation des acides gras saturés au niveau de la moyenne de la population (moins de 35 % des apports totaux de graisses) ;
4. Augmenter la consommation de glucides afin qu'ils contribuent à plus de 50 % des apports énergétiques journaliers, en favorisant la consommation des aliments source d'amidon, en réduisant de 25 % la consommation actuelle de sucres simples, et en augmentant de 50 % la consommation de fibres ; réduire de 5 % la cholestérolémie moyenne dans la population des adultes ;
5. Réduire l'apport d'alcool chez ceux qui consomment des boissons alcoolisées. Cet apport ne devrait pas dépasser l'équivalent de 20 g d'alcool pur par jour (soit deux verres de vin de 10 cl ou deux bières de 25 cl ou 6 cl d'alcool fort). Cet objectif vise la population générale et se situe dans le contexte nutritionnel (contribution excessive à l'apport énergétique) ; il n'est pas orienté sur la population des sujets présentant un problème d'alcoolisme chronique, redevable d'une prise en charge spécifique ;
6. Réduire de 5 % la cholestérolémie moyenne dans la population des adultes ;
7. Réduire de 10 mm de mercure la pression artérielle systolique chez les adultes ;
8. Réduire de 20 % la prévalence du surpoids et de l'obésité (IM %C > 25 kg/m²) chez les adultes et interrompre l'augmentation, particulièrement élevée au cours des dernières années, de la prévalence de l'obésité chez les enfants,
9. Augmenter l'activité physique quotidienne par une amélioration de 25 % du pourcentage des sujets faisant l'équivalent d'au moins une demi-heure de marche rapide par jour. La sédentarité, étant un facteur de risque de maladies chroniques, doit être combattue chez l'enfant.
Les moyens mis à l'appui de ce plan demeurent toutefois modestes : 2,5 millions d'euros émanent du Fonds national de prévention, 4,5 millions d'euros du budget de l'Etat, plus quelques soutiens non chiffrés de l'assurance maladie.
Depuis trois ans, le PNNS développe des actions intéressantes :
- un guide alimentaire publié à 1,8 million d'exemplaires qui a obtenu un réel succès,
- la préparation de fiches spécifiques (pour les adolescents par exemple),
- la promotion de la consommation des fruits et des légumes ,
- l' information des professionnels de santé ,
- la sensibilisation des autorités locales responsables de la restauration scolaire et des industriels de l'agroalimentaire.
La mise en oeuvre a commencé à se faire sur le terrain, ainsi qu'en témoigne l'initiative prise récemment en Bretagne.
La question se pose de savoir si cet instrument, qui constitue une première tentative et a donné une impulsion dont il convient de se féliciter, est adapté à l'ampleur des problèmes posés par la montée de l'obésité.
Une évaluation des effets de son action - qui n'a pas jusqu'ici infléchi les taux de progression de l'obésité - devrait être prochainement entreprise.
b) L'initiative EPODE (Ensemble, prévenons l'obésité des enfants)
Il y a dix ans, deux communes du nord de la France se sont associées à une initiative ayant pour objet de modifier les habitudes nutritionnelles des enfants, en particulier par le truchement des cantines scolaires mais également en sensibilisant les familles et les membres du corps médical.
Cette action a été un succès. En dix ans, la surpondération et l'obésité des enfants de 5 à 12 ans n'ont pas cru significativement (+ 4 % chez les filles, + 1 % chez les garçons), alors que ces affections ont augmenté de 95 % chez les filles et de 195 % chez les garçons de la Région Nord-Pas-de-Calais.
Dix autres communes se sont récemment associées à cette initiative, ce qui permettra de voir comment elle peut être généralisée en milieu urbain.
5. L'urgence de mettre en oeuvre une politique de prévention énergique
a) Prendre la mesure du problème
Les spécialistes de l'obésité entendus estiment qu'en l'absence de contre-mesures appropriées, l'obésité de la population continuera à croître au rythme de 17 % par an, tempo auquel nous atteindrions, en 2020, la situation des Etats-Unis qui comptent aujourd'hui 30 % d'obèses .
Cette évolution signifierait des coûts dérivés directs pour l'assurance maladie de l'ordre de 15 milliards d'euros par an 74 ( * ) .
En d'autres termes, et toute croissance des risques maladies égale par ailleurs, l'assurance maladie implosera en 2020 si un plan énergique de lutte contre l'obésité n'est pas rapidement mis en oeuvre .
Il s'agit d'un fléau social qui ne sera pas contenu par des demi-mesures . Il n'est plus possible de se contenter d'actions d'information comme celles justement entreprises dans le cadre du PNNS ou d'actions très prometteuses mais trop cantonnées comme celles menées par l'initiative EPODE.
Une politique volontariste dans ce domaine suppose que l'on prenne en considération plusieurs domaines d'action.
b) Lancer un plan national de prévention de l'obésité
La mobilisation de l'ensemble des acteurs, industriels, élus locaux, éducation nationale, parents, professionnels de santé est nécessaire autour d'un programme national de lutte contre ce fléau social.
La contention de l'obésité qu'il a été possible de mener dans deux communes du Nord ( cf. supra - l'initiative EPODE ) peut et doit être poursuivie à l'échelon national.
Mais cette mobilisation ne peut être mise en oeuvre que sur la base d'un volontarisme politique affichant des objectifs, affectant des moyens, informant massivement les populations et évaluant périodiquement les résultats .
Cela implique, bien entendu, un changement de mentalités encourageant la culture de prévention :
- auprès du corps médical, culturellement plus tourné vers les thérapies que vers la prévention.
- auprès de l'assurance maladie, dont le budget avoisine les 140 milliards d'euros et qui, jusqu'ici, gère le fonds national de prévention, d'éducation et d'information sanitaires auquel ne sont affectés que 300 millions d'euros - soit environ 2°/°° de ses recettes. Sur ces 300 millions d'euros, une très faible part est dirigée vers les préventions de l'obésité, alors que la charge de celle-ci pour le système de soins se chiffre déjà annuellement en milliards d'euros .
On se trouve ici confronté à un problème assez classique d'arbitrage dans le temps, en l'occurrence dégager aujourd'hui 2 euros par an pour éviter d'avoir à payer 100 euros à long terme. C'est le type de situation que les pouvoirs publics ne savent plus gérer dans notre pays, alors que l'intérêt collectif le commande .
Mais c'est également affaire de procédures et d'organisation administrative.
La France, on le sait, a excessivement orienté son système sanitaire sur le soin au détriment de la prévention. Cette déshérence se répercute sur la gestion de la prévention.
Le rapport annuel de l'Inspection générale des affaires sociales pour 2003 met en exergue l'enchevêtrement des procédures et des interventions, nationales, déconcentrées, décentralisées entre la caisse nationale, les caisses locales et les collectivités locales.
Or, une politique volontariste de lutte contre l'obésité ne peut avoir de succès que si elle est lisible par tous les acteurs et est mise en oeuvre avec des règles d'application claires .
Compte tenu de l'importance, sanitaire mais aussi financière, du sujet, il serait probablement nécessaire qu'un plan de prévention de l'obésité puisse être pris en charge par une structure indépendante, mais sous contrôle politique de la représentation nationale.
C'est un des domaines où, compte tenu de la diffusion et du croisement des responsabilités et de la dimension nationale du problème, la création d'une agence se justifierait, à condition qu'elle ne soit pas l'alibi d'un nouveau désengagement financier de l'État et d'une nouvelle fuite devant ses responsabilités.
c) Réexaminer les conditions d'externalisation du fléau social que constitue l'obésité
L'obésité est une maladie polyfactorielle mais un de ses déterminants de constitution et de déclenchement est l'absorption exagérée d'aliments à forte densité calorique, à faibles coûts relatifs, conçus en fonction de leur palatabilité, ce qui implique un taux de graisses et de sucres supérieur à la moyenne.
Il serait abusif d'identifier cette offre alimentaire à celle des cigarettiers, puisque le tabagisme et ses effets délétères sont imputables à un seul facteur.
Il serait inexact de lui faire porter tout le poids de la responsabilité de la montée du phénomène.
Mais il serait tout aussi irresponsable de négliger le facteur de risque lourd que constitue cette offre 75 ( * ) .
On se trouve en présence d'une rebudgétisation des conséquences d'un fléau social.
Il n'est ni admissible aujourd'hui, ni acceptable dans l'avenir de supporter passivement l'externalisation d'une catastrophe sanitaire et d'un désastre financier au détriment de la santé des Français et des équilibres déjà menacés de la sécurité sociale.
Dans cette approche, il est plus que souhaitable de limiter cette offre alimentaire comme on limite l'offre d'alcool et celle de tabac.
L'État a, dans son outillage juridique, plusieurs instruments qui lui permettent d'agir.
- La taxation
L'alcool est surtaxé, le tabac aussi. Les sodas sucrés et beaucoup de produits de confiserie sont assimilés à des produits alimentaires et sont donc taxés au taux réduit de 5,5 %. Ils ne font l'objet d'aucune surtaxation.
On ne pourra s'empêcher de penser qu'il y a dans cette situation un gisement permettant de financer une partie de la politique de prévention de l'obésité, sous réserve naturellement de l'accord du Conseil européen.
- L'interdiction de publicité télévisuelle pour les produits alimentaires destinés aux mineurs de moins de 15 ans
Une publicité diffusée l'an dernier sur les écrans de télévision résume les procédés obliques qui peuvent être employés pour inciter les enfants à consommer des produits alimentaires dont l'abus est délétère . Il s'agissait de faire la promotion d'une barre de chocolat. On voyait un enfant mangeant des légumes (signifiant : il a une diététique impeccable), faire à l'école des expériences de chimie (signifiant : le produit proposé a la garantie de la science) et croquer une confiserie dont il était signalé qu'elle contenait des céréales et du calcium (signifié : le produit est bon pour la santé).
Sans faire preuve d'un excès de puritanisme social, on estimera que ce type de présentation publicitaire est contraire à la préservation de la santé publique, dans un pays où les enfants regardent la télévision près de 3 heures par jour.
Certes, dans le cadre du projet de loi relatif à la santé publique, actuellement en navette, le Sénat a adopté un amendement intéressant comportant le dispositif suivant :
« Toute publicité télévisuelle en faveur de produits alimentaires dans des programmes destinés à la jeunesse doit être assortie d'un message de caractère sanitaire rappelant les principes d'éducation diététique - diversité, modération - agréés par l'Institut national d'éducation et de prévention pour la santé.
A défaut, l'annonceur devra financer un temps de passage équivalent sur la même chaîne et dans les mêmes conditions horaires pour la diffusion d'un message d'information sanitaire sur la nutrition réalisé sous la responsabilité de l'Institut national d'éducation et de prévention pour la santé. »
Mais cela n'est pas suffisant compte tenu des procédés obliques décrits ci-dessus.
La Suède, la Finlande et le Danemark ont adopté des mesures d'interdiction de ce type de publicité avec quelques résultats.
- La prescription des produits trop gras et trop sucrés des distributeurs automatiques dans les écoles
L'introduction d'appareils de distribution automatique de nourriture et de boissons dans les collèges et les lycées se justifie-t-elle ?
Leur maintien est-il nécessaire ?
Ce n'est pas sûr. L'AFSSA a rendu récemment un avis plus que résumé sur l'intérêt du maintien de la collation dans les écoles, en estimant que celle-ci pouvait constituer « une prise alimentaire supplémentaire (...) à l'origine d'un excès calorique qui ne peut que favoriser la prévalence de l'obésité . »
Pour le moins, on estimera que ces distributeurs ne devraient proposer que des produits allégés en sucre et en graisse .
* 73 Ceci sans prendre en compte les financements complémentaires de l'État et des mutuelles.
* 74 Calculés sur la base d'un coût direct de 10 % des dépenses de santé, qui est le coût américain. Mais, en France, le chiffre serait probablement plus élevé, car contrairement au système américain le système français d'assurance maladie couvre la quasi-totalité de la population.
* 75 Certains industriels de l'agroalimentaire prennent conscience des problèmes et s'efforcent de mettre en oeuvre des propositions alimentaires moins nocives pour la santé (cf. Deuxième partie).







