CHAPITRE III :LA LUTTE CONTRE LES INFECTIONS PAR LE VIH, LES VIRUS ÉMERGENTS ET LES PRIONS
« L'actualité récente du SRAS, de la grippe, ou de la peste aviaire comme on disait encore il y a quelques années, montre à quel point les pays occidentaux, même riches, ne sont plus à l'abri d'une grande épidémie venue de cet Orient qui, dans nos représentations collectives, constitue un monde très menaçant depuis très longtemps. Dans le modèle épidémiologique que nous avons à l'esprit (même nous, historiens), tous les paramètres sont par conséquent alarmants : les conditions locales des régions économiquement pauvres mais riches en nouveaux virus (je pense à la Chine et au Sud-Est asiatique); l'ouverture vers les autres régions du monde avides de produits bon marché; l'ampleur des échanges et la mobilité des hommes ; la rapidité des communications.
« Toutes les expériences historiques similaires d'ouverture de nouveaux territoires et de changements d'échelle dans les relations internationales se sont soldées par des grandes catastrophes pandémiques (la peste noire, les grandes épidémies de choléra du XIX e siècle, la grippe espagnole). Cette expérience permet de justifier la vigilance actuelle des experts qui sont quasiment un peu surpris (je le suis également) qu'aucune catastrophe sanitaire ne se soit encore produite. Ce n'est pas un hasard si le spectre de la grippe espagnole et de ses 25 à 50 millions de morts est très présent » . 56
Dans les années récentes, le VIH a constitué le signe le plus spectaculaire de cette alarme mais il a été suivi par l'apparition des prions ou de virus nouveaux comme le SRAS.
Section 1 :
Le VIH : une
contamination d'actualité pour la France
« La pandémie du VIH-Sida est un enjeu sanitaire, démographique, social et politique majeur dans les pays en développement. C'est un enjeu émergeant dans les pays de l'Europe de l'Est, principalement lié à l'extension de l'usage de drogues. C'est un problème de santé publique toujours présent en Europe de l'Ouest et aux États-Unis. Dans tous les cas, cela reste un enjeu majeur de prévention puisque cette épidémie continue de croître rapidement et de s'étendre géographiquement dans le monde. Elle n'a pas encore atteint son pic, certains chercheurs disent qu'il pourrait n'être atteint que vers 2040. » 57
En France, c'est une épidémie relativement concentrée, qui ne s'est pas généralisée à la population globale. Dans notre pays, nous pouvons estimer qu'environ 100 000 personnes seraient infectées par le virus du VIH. Le sida représente en termes de décès annuel environ 1500 cas en 2000 et 2001 contre 6000 morts en 1990 . 8 ans après l'introduction des trithérapies nous constatons qu'entre 10 et 15% de la mortalité est liée aux effets secondaires des traitements, en particulier à une augmentation du risque cardio-vasculaire.
D'autre part, 60% des patients sont atteints par un virus qui résiste au moins à l'un des 17 médicaments disponibles. Mais, nous voyons arriver de nouveaux médicaments souvent plus simples à prendre.
Il est difficile, malgré l'instauration en janvier 2004 d'une obligation de déclaration 58 d'évaluer le nombre de personnes infectées par leVIH. Il n'existe dans ce domaine que des estimations et, par exemple aux Etats-Unis, on estime le nombre des personnes séropositives entre 500 000 et 600 000.
Jusqu'en 2004, le seul outil disponible était la déclaration obligatoire des cas de sida ; aussi, un nouveau système a-t-il été mis en place à partir des déclarations des nouveaux cas d'infection par le virus du VIH : sur la première moitié de 2004, l'InVS a recensé 3000 nouvelles infections.
Sur cette base nous pouvons estimer qu'environ 6000 cas de nouveaux diagnostics seront dépistés en 2004.
Cela signifie que 6000 personnes infectées ont été découvertes mais ne renseigne pas sur la dynamique de l'épidémie.
S'il existe de nombreuses incertitudes sur le nombre exact de personnes infectées par le virus du VIH, quelques indications semblent toutefois pouvoir être données.
Il n'y a quasiment plus d'infection chez les usagers de drogues,
Elle a lieu surtout chez les homosexuels de plus de quarante ans, les jeunes hétérosexuels et les migrants, et se féminise.
Toutefois les migrants représentent 50% des nouveaux cas diagnostiqués en 2004. Les étrangers, hommes ou femmes, qui constituent 6% de la population générale, représentent 18 % des personnes séropositives. Parmi elles, près d'une femme atteinte sur trois (31%) est étrangère, alors que ce n'est le cas que d'un homme atteint sur sept (13%). Plus d'un immigré atteint sur deux (55%) est né en Afrique Sub-saharienne 59 .Il convient de noter que cette donnée doit être relativisée car, que le profil de la population infectée se modifie et, que souvent les migrants se sont infectés avant d'arriver en France.
S'agissant de la dynamique de l'épidémie
Pr.Michel Kazatchine, audition publique OPECST du 16 février 2005
La pandémie du VIH-Sida est un enjeu sanitaire, démographique, social et politique majeur dans les pays en développement. C'est un enjeu émergeant dans les pays de l'Europe de l'Est, principalement lié à l'extension de l'usage de drogues. C'est un problème de santé publique toujours présent en Europe de l'Ouest et aux États-Unis . Dans tous les cas, cela reste un enjeu majeur de prévention puisque cette épidémie continue de croître rapidement et de s'étendre géographiquement dans le monde. Elle n'a pas encore atteint son pic, certains chercheurs disent qu'il pourrait n'être atteint que vers 2040.
En France, c'est une épidémie relativement concentrée qui ne s'est pas généralisée à la population globale . Dans notre pays, nous estimons qu'il y a environ 100 000 personnes infectées par le virus du Sida. Cette incidence des nouveaux cas est en augmentation puisque nous estimons qu'elle était environ de 2 000 à 2 500 par an en 1997-1998 et de 4 000 à 5 000 en 2001-2003. Cette augmentation était un peu prévisible puisque nous avions noté une reprise des comportements à risque de transmission sexuelle du VIH dans la population ces dernières années ; la résurgence de certaines maladies sexuellement transmissibles telles que la syphilis ; un net relâchement des comportements de prévention ... il existe une diffusion lente en population hétérosexuelle et l'épidémie tend à se féminiser.
Dans le rapport de Gilles BRÜCKER et de l'InVS du 1 er décembre 2003, il est clair que parmi les nouveaux cas de Sida diagnostiqués (je ne parle pas forcément des nouvelles infections mais des cas nouvellement diagnostiqués), la population migrante représente une proportion importante. Nous connaissons encore très peu de chose sur ces populations, sur leur vie affective et sexuelle. Elles posent bien sûr des problèmes singuliers liés à la stigmatisation, à la discrimination dans la relation de leurs communautés avec notre société. Ainsi que cela est constaté dans les hôpitaux pour les femmes africaines enceintes, ces populations ont souvent une relation singulière avec la fécondité. Le risque est évidemment accru par l'instabilité relative à l'obtention des cartes de séjour. C'est une population indiscutablement vulnérable dont on connaît trop peu de chose pour pouvoir adapter véritablement nos pratiques de prévention.
Deux groupes à risques se « distinguent » les homosexuels-bisexuels masculins de 40-45 ans bien informés mais lassés de la prévention, et les jeunes homosexuels qui refusent la prévention car, la population des 18-25 ans est beaucoup moins bien informée que les jeunes du même âge en 1996 et surtout la maladie leur fait moins peur car ils considèrent que nous disposons de médicaments . Environ 600 cas de contamination (40% des hétérosexuels) sont le fait de gens jeunes qui débutent leur vie sexuelle. Ce dernier chiffre qui est attristant montre bien l'importance qu'il faut accorder à l'éducation sexuelle en particulier en milieu scolaire. En outre au sein des 40% de contamination hétérosexuelle il y a 37% de femmes et, il est clair que l'épidémie se féminise mais la prostitution est un véhicule assez pauvre de la maladie.
En outre, le système de surveillance a des limites car ceux qui ne sont pas dépistés échappent au recensement et le dépistage génère des biais d'analyse considérables : les homosexuels se font plus volontiers dépister que les migrants. Cela illustre les limites considérables des systèmes de surveillance et des pratiques de dépistage.
En 2000 les pouvoirs publics estimaient que 90 000 personnes vivaient avec le VIH (entre 52 000 et 162 000) et il existe 70 000 personnes dans le registre hospitalier. Entre 15 000 et 20 000 personnes ignoreraient leur séropositivité.
Sur l'année 1997 on compterait 105 000 séropositifs.
Depuis 1999 il existe une augmentation graduelle des cas d'infection liée en grande partie à l'accroissement de l'espérance de vie des personnes infectées.
Il n'existe pas assez d'actions de prévention auprès des personnes séropositives mais la difficulté à cibler des publics séropositifs pour la prévention est réelle.
Cela est d'autant plus nécessaire que nous constatons une recrudescence de comportements à risque qui se traduit chez les homosexuels déjà infectés par le VIH par des épidémies de syphilis, de lymphogranulomatose vénérienne rectale (méconnue jusqu'en 2003 en France) et d'hépatite C.
L'enquête Vespa a montré que 5% des séropositifs n'en ont jamais parlé à personne et seulement 40% en parlent à des partenaires occasionnels. Ce chiffre est inquiétant car les préservatifs ne seraient portés que dans 40% des rapports avec des partenaires occasionnels. Des tribunaux viennent de condamner à de la prison ferme des personnes ayant dissimulé sciemment leur statut sérologique à leur partenaire. Vos rapporteurs n'ont pas à porter d'appréciations, positives ou négatives, sur les décisions de justice mais, ils se doivent de stigmatiser la dissimulation délibérée d'une séropositivité dans le cadre de rapports sexuels non protégés.
S'il est difficile d'envisager des tests obligatoires, qui représentent une fausse sécurité, l'encouragement à se soumettre à un test n'est pas assez fréquent.
D'autre part, pour des raisons techniques liées aux caractéristiques du virus, en particulier de sa mutabilité, il est peu envisageable qu'un vaccin préventif soit opérationnel dans un délai rapide.
Section 2 :
Le VIH : une
pandémie dramatique dans les pays en voie de
développement
Plus de 5 millions de personnes sont nouvellement infectées chaque année dans les pays en développement, majoritairement des femmes et des 15-29 ans.
La situation de certains pays, en particulier en Afrique, est dramatique, comme l'illustre le tableau ci-dessous.
L'infection par le VIH problème majeur en Afrique 60
|
Proportion des 15-49 ans infectés par le VIH
|
||||||
|
MONDE |
134 288 |
6 314 |
22 |
9 |
2,8 |
1,2 |
|
AFRIQUE |
30 333 |
861 |
38 |
14 |
5,2 |
6,5 |
|
AFRIQUE SEPTENTRIONALE |
8520 |
188 |
27 |
51 |
3,6 |
0,6 |
|
AFRIQUE OCCIDENTALE |
6 145 |
240 |
42 |
15 |
5,8 |
4,6 |
|
AFRIQUE CENTRALE |
6 620 |
104 |
45 |
16 |
6,4 |
6,3 |
|
AFRIQUE AUSTRALE |
2 678 |
50 |
27 |
14 |
3,1 |
20,7 |
|
AFRIQUE ORIENTALE |
6369 |
263 |
41 |
17 |
9,5 |
Toutefois, si l'Afrique demeure un réservoir important de l'épidémie, 85% des personnes séropositives ignorent leur état dans ce continent, ce qui rend plus difficile les actions de prévention.
L'Europe de l'Est est la zone où l'épidémie croît le plus rapidement mais l'Asie va devenir le plus grand réservoir et l'ONU SIDA estime qu'en 2015, il y aura, dans ce continent, plus de cas qu'en Afrique.
Or, certains pays nient l'épidémie. De ce fait la prévention se heurte à des difficultés majeures et à des limites sociales, logistiques et culturelles évidentes.
La première et la plus grave est l'absence, dans beaucoup de pays, d'accès aux traitements. Maintenant que nous sommes à l'ère de l'accès accru aux traitements, comment pouvons-nous inciter quelqu'un à se dépister si la seule sanction du test de dépistage est la discrimination, le rejet de sa communauté et l'absence d'espoir de traitement ?
L'obstacle principal à l'observance reste le coût des médicaments, ce qui soulève la question de la gratuité des médicaments dans les initiatives internationales (le Fonds mondial, l'initiative présidentielle américaine et les autres initiatives multilatérales ou bilatérales d'accès au traitement).
Nous savons également par expérience que c'est dans les pays qui se sont engagés le plus tôt dans les traitements (Brésil, Sénégal, Ouganda, Thaïlande) que l'efficacité de la prévention a été la plus grande.
Une inquiétude à moyen terme existe sur cette maladie car, en mars 2004, un service de maladies infectieuses et un service d'hépatologie parisiens signalaient à l'Institut de veille sanitaire (InVS) la survenue récente de cas d'hépatite aiguë C chez des homosexuels masculins atteints par le VIH (VIH+). Aucun facteur habituel de transmission du virus de l'hépatite C (VHC) (exposition professionnelle ou nosocomiale, utilisation de drogues injectées ou sniffées, tatouage...) n'était retrouvé chez ces patients.
En juillet 2004, un autre service parisien publiait une étude sur 5 cas d'hépatite aiguë C chez des homosexuels masculins VIH+ diagnostiqués entre 2002 et 2003 lors d'une syphilis primaire ou secondaire.
Ces observations cliniques sont extrêmement inquiétantes car elles accréditent l'idée que le VIH pourrait revêtir des formes plus virulentes, associant plusieurs pathologies, ce qui est de nature à compliquer la mise en oeuvre des traitements.
Section 3 :
Les
maladies à prions
L'apparition des maladies à prions a représenté pour les scientifiques une révolution conceptuelle car ils n'imaginaient pas jusqu'alors qu'une protéine seule, sans acide nucléique puisse constituer un agent infectieux et qu'en modifiant la forme d'une autre protéine, normale, elle puisse créer une pathologie. Ces maladies touchent relativement peu de personnes mais leur étude demeure remplie d'incertitudes scientifiques.
A l'origine des maladies à prions, il y aurait eu la contamination des troupeaux par des farines animales. En 1981, la fabrication de ces farines a été modifiée pour optimiser leur production et leur qualité, tout en réduisant les risques professionnels. La diminution de la température de chauffage aurait alors laissé libre cours à la propagation de la protéine prion, l'agent infectieux responsable de l'épidémie d'encéphalite spongiforme bovine, dite maladie de la vache folle. Cet agent infectieux passant chez l'homme entraîne l'apparition d'une maladie identique ou proche de la maladie de Creutzfeldt-Jakob, du nom des deux neurologues allemands qui l'ont décrite dans les années 1920.
Ces deux médecins avaient constaté que cette maladie entraînait une destruction massive de neurones dans le cerveau, mais n'avaient pas réussi à identifier son agent. Nous savons aujourd'hui que la protéine prion, sous sa forme anormale, est responsable de toutes les encéphalites spongiformes subaiguës transmissibles (ESST), qui sont des affections neuro-dégénératives, touchant aussi bien l'homme que l'animal et qui ont comme caractéristique particulière d'être transmissibles. Le système nerveux central (SNC) est le tissu le plus infectieux. Différentes formes sont reconnues chez l'homme :
- la maladie de Creutzfeldt-Jakob (MCJ) sporadique ;
- les formes génétiques : MCJ génétiques ou familiales, syndrome de Gerstmann-Strâussler-Scheinker (SGSS), insomnie fatale familiale (FF) ;
- les formes acquises : Kuru, MCJ iatrogènes et variant de la MCJ (vMCJ), seule ESST humaine liée à l'encéphalopathie spongiforme bovine (ESB).
Outre leur caractère transmissible, les ESST sont des maladies neurologiques qui se définissent par leur rareté, leur longue durée d'incubation, leur évolution fatale sans rémission et sans aucune réaction inflammatoire ou immunitaire détectable.
L'examen neuropathologique est le seul moyen d'affirmer le diagnostic d'ESST.
L'agent en cause dans la transmission des ESST n'est pas connu avec certitude.
L'infection peut se faire par différentes voies : intracérébrale, intraveineuse, intra-péritonéale, sous-cutanée ou orale avec des durées d'incubation variables (plus rapide par voie intracérébrale).
A) Epidémiologie de la Maladie de Creutzfeldt-Jakob (MCJ) en France entre 1992 et 2002
Un réseau national de surveillance de la maladie de Creutzfeldt-Jakob (MCJ) a été mis en place en France au début des années 90 dans un double objectif : mieux connaître l'incidence et les facteurs de risque des différentes formes de cette maladie ; disposer d'un système d'alerte susceptible de détecter l'émergence d'une forme de MCJ due à l'agent de l'encéphalopathie spongiforme bovine (ESB). Ce réseau est opérationnel depuis 1992 et intégré dans le réseau de surveillance européen (EuroCJD), initié en 1993.
Entre 1992 et 2002, 991 décès par MCJ certaine ou probable ont été enregistrés sur l'ensemble de la France (métropole et Dom-Tom) : 805 cas sporadiques (81,2 %), 91 cas iatrogènes (9,2 %) dont 80 liés au traitement par hormone de croissance extractive, 89 cas génétiques (8,9 %) et 6 cas de variant de la maladie de Creutzfeldt-Jakob (0,6 %).
Caractéristiques générales des différentes formes de maladie de Cretuzfeldt-Jakob
Maladie de Creutzfeldt-Jakob en France, 1992-2002
|
Génotype (%) |
|||||
|
Type N |
Age moyen (intervalle) |
% hommes |
MM |
W |
MV |
|
Sporadique 805 |
68,4 (24-90) |
45 |
64 |
19 |
17 |
|
Génétique 89 |
59,7 (19-84) |
54 |
67 |
11 |
22 |
|
Hiatrogène hGH 80 |
26,0 (11-37) |
75 |
61 |
21 |
18 |
|
Dure-Mère 1 1 |
52,4 (25-74) |
54 |
45 |
22 |
33 |
|
Variant 6 |
30,3 (20-37) |
67 |
100 |
||
Mortalité par la maladie de Creutzfeldt-Jakob sporadique :
taux annuel moyen par âge entre 1992 et 2002
Maladie de Creutzfeldt-Jakob en France, 1992-2002
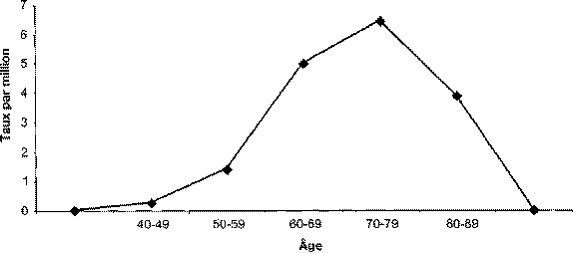
B) Le variant de la MCJ, l'encéphalopathie spongiforme bovine
Cette forme de MCJ liée à l'agent de l'ESB se différencie des autres formes de la maladie par un tableau clinique particulier et par le fait qu'elle touche l'adulte jeune, âgé en moyenne de 29 ans. Les 6 cas français présentaient des caractéristiques similaires à celles des patients britanniques.
Le début est marqué par des troubles d'allure psychiatrique peu spécifiques : dépression, état délirant, illusions ou hallucinations... Des douleurs ou des dysesthésies plus ou moins diffuses sont fréquentes dès ce stade. Les signes neurologiques n'apparaissent qu'après quelques mois. Deux nouveaux cas de variant de la maladie de Creutzfeldt-Jakob (V-MCJ) ont été notifiés en avril 2005 au Réseau national de surveillance des MCJ et maladies apparentées. Ils ne sont pas actuellement connus comme donneurs de sang.
A ce jour, onze cas de V-MCJ certains ou probables ont été identifiés en France. Parmi ces onze cas, trois sont vivants et huit sont décédés.
Concernant les huit cas de V-MCJ décédés (2 décédés en 2004, 3 en 2002, 1 en 2001, 1 en 2000 et 1 en 1996), il s'agissait de 5 hommes et 3 femmes (tous âgés entre 20 et 52 ans, médiane des âges de 34 ans). 4 cas résidaient en Ile-de-France et 4 en province.
Comparaison des différentes formes de MJC
Maladie de Creutzfeldt-Jakob en France, 1992-2002
|
Sporadique |
Greffe de dure-mère |
Hormone de croissance |
Variant MCJ |
Génétique |
|
|
Age moyen (ans) |
68 |
52 |
26 |
30 |
59 |
|
Durée (mois) |
6,5 |
7 |
16 |
15 |
50 |
|
Début |
Démence, ataxie |
Ataxie, démence |
Ataxie |
Signe psychiatriques, douleurs |
Dépend mutation |
|
Evolution |
Variable |
Variable |
Stéréotypée |
Stéréotypée |
Dépend mutation |
|
14-3-3 |
+ (90 %) |
+ |
- puis + |
+ (50 %) |
Dépend mutation |
|
EEG |
+ (60 %) |
+ |
- |
- |
Dépend mutation |
|
IBM |
Hypersignaux cortex Noyaux gris centraux |
? |
? |
« pulvinar sign » |
? |
|
Génotype |
M/M (64 %) |
M/M (45 %) |
M/M (61 %) |
M/M (100 %) |
Mutation, insertion |
|
Biopsie d'amygdale |
En conclusion, vos rapporteurs doivent souligner le caractère encore insuffisant des recherches sur les maladies à prions sur lesquelles demeurent bien des incertitudes. Ces maladies constituent un bon exemple des maladies issues du monde animal et transmissibles à l'homme et de la nécessité de liens étroits entre la recherche vétérinaire et la recherche médicale qui, pour des raisons historiques et structurelles, sont séparées. L'action de l'Agence française de sécurité sanitaire des aliments peut être à cet égard déterminante 61 .
L'exemple du développement des maladies à prions représente aussi un bon exemple de nécessité de mise en oeuvre du principe de précaution. Les mesures de restriction apportées à la commercialisation du bétail britannique ont très probablement permis de réduire considérablement l'épidémie d'encéphalite spongiforme bovine. Les recommandations pour l'alimentation animale que vient de publier l'AFSSA confortent le point de vue de vos rapporteurs 62 .
Section 4 :
Les
virus respiratoires : l'exemple du SRAS
Pour le Ministre de la santé 63 , « si le risque épidémique est aujourd'hui d'actualité, ce n'est pas tant en raison de la grippe saisonnière, qu'en raison du SRAS et de la pandémie grippale d'origine aviaire. L'épidémie de SRAS, plus que toutes les autres semble-t-il, a montré à quel point la survenue d'une infection inconnue - j'insiste sur le mot « inconnue » -, capable de se diffuser en quelques semaines sur la planète, grâce aux moyens de communication modernes, pouvait répandre la peur, déstabiliser les sociétés et les systèmes de santé les plus évolués. Elle est aussi l'exemple du succès d'une action coordonnée mondiale, sous l'égide de l'OMS, puisqu'en quelques semaines, le virus a été identifié, le génome entièrement séquencé, les tests diagnostiques mis au point et l'épidémie déclarée terminée cinq mois seulement après le premier cas identifié au Viêt-Nam » .
« Cette pandémie, plus que tout autre, reflète exactement la problématique actuelle du risque infectieux, car c'est bien le caractère soudain, imprévisible et transmissible qui fait du risque épidémique un risque redoutable et redouté depuis la nuit des temps ».
En 2003 la presse s'était faite largement l'écho de l'épidémie de maladie respiratoire infectieuse sévère (Severe acute respiratory syndrom, SRAS).
La France a immédiatement déclenché un système d'alerte entraînant l'isolement des cas suspects. Une seule personne atteinte par cette maladie a gagné la France en ne prévenant pas les autorités de son état.
Quelques leçons peuvent être tirées de cette alerte :
Premièrement, il est indispensable de signaler rapidement et de façon transparente tout cas d'une maladie susceptible de se propager au niveau international dans un monde interdépendant et très mobile.
Deuxièmement, des alertes sanitaires mondiales déclenchées en temps utile peuvent éviter que des cas importés ne provoquent d'importantes flambées dans des zones jusque-là indemnes.
Troisièmement, des recommandations pour les voyages prévoyant des mesures de dépistage et d'information dans les aéroports contribuent à freiner la propagation internationale d'une nouvelle infection.
Quatrièmement, grâce aux moyens de communication électroniques, les meilleurs scientifiques, cliniciens et experts de la santé publique peuvent collaborer entre eux en vue d'établir rapidement les bases scientifiques sur lesquelles fonder les mesures de lutte.
Cinquièmement, les lacunes des systèmes de santé contribuent dans une large mesure à la propagation des infections nouvelles.
Sixièmement, une épidémie peut être endiguée même en l'absence d'un médicament ou d'un vaccin efficaces si les interventions sont adaptées aux circonstances et s'appuient sur une volonté politique et un engagement social .
Enfin, la communication sur les risques des infections nouvelles et émergentes est une tâche très délicate; il est indispensable de donner au public des informations aussi exactes que possible et sans aucune ambiguïté.
En conclusion, il convient de souligner que cette épidémie a été enrayée très largement par un moyen très traditionnel de la lutte contre les épidémies : la quarantaine.
Elle a aussi montré l'intérêt des structures régionalisées des GROG (groupes régionaux d'observation de la grippe) qui permettent d'entretenir partout en France un véritable réseau de proximité qui peut être sollicité et adapté en cas de besoin. Au fil des années, la surveillance de ce réseau s'est étendu peu à peu à d'autres agents respiratoires et prouvé leur potentiel de réactivité en cas de crise inattendue. Au moment du SRAS, les GROG ont été les seuls acteurs capables de trouver immédiatement, aux quatre coins du territoire français, des médecins généralistes qui étaient équipés et formés pour pouvoir réaliser, dans un premier temps, des prélèvements respiratoires sur les soignants qui revenaient de l'hôpital d'Hanoi et qui avaient été en contact avec des patients malades et, dans un deuxième temps, pour assurer le suivi médical des personnes mises en quarantaine dans le respect des consignes et en relation étroite avec leur coordination mais aussi avec les autorités de santé.
fait







