CHAPITRE II : LES MALADIES ÉPIDÉMIQUES ET LA PRÉCARITÉ : L'EXEMPLE DE LA TUBERCULOSE
« La lutte contre les épidémies s'est finalement exercée sur une perspective longue par une protection géographique de périphérie ainsi que par une mise en oeuvre de politiques intérieures qui permettaient d'améliorer l'état sanitaire des populations et également de rendre celles-ci plus résistantes aux agressions infectieuses. La lutte contre la pauvreté depuis le milieu du XIX e siècle en Europe en est un exemple. La mise en oeuvre des grands systèmes de protection sociale garantissant un accès aux soins au XX e siècle va également dans ce sens. Nos sociétés ont donc compris depuis longtemps que la marginalité et l'exclusion sociale constituaient en fait les éléments de faiblesse face à la menace des maladies infectieuses. » 43
La tuberculose n'est toujours pas une pathologie du passé. Elle reste un problème de santé publique, trop longtemps négligé. D'après les estimations de l'OMS (Organisation Mondiale de la Santé), avec 10 millions de personnes nouvellement infectées chaque année et plus de 3 millions de décès par an, la tuberculose est la première cause de mortalité dans le monde liée à un agent infectieux unique : Mycobacterium tuberculosis (M. tuberculosis) , exceptionnellement M. bovis et M. africanum . Plus de 95 % de la mortalité et de la morbidité s'observent dans les pays en développement et la co-infection par le VIH amplifie l'épidémie.
La lutte contre la tuberculose dans les pays occidentaux répond à ce schéma et cette maladie apparaît très largement liée à la précarité des conditions de vie.
Le maintien, voire la résurgence des maladies que nous croyions d'un autre âge, telles la teigne ou la gale, s'explique en effet par l'incapacité de nos pays à éradiquer la grande pauvreté. Par exemple, l'épidémie de gale constatée à l'hôpital d'Abbeville illustre un problème récurrent : la difficulté d'accès de la population à des produits simples de prévention des parasites (poux, sarcoptes).
Une réflexion devrait être conduite assez rapidement pour déterminer si l'assurance maladie doit rembourser ce type de prévention ou si les conseils généraux doivent distribuer les produits adaptés aux populations en difficultés. Le peu d'intérêt suscité par ces actions est à l'origine de problèmes bénins qui, via les écoles ou les collectivités, risquent un jour de déboucher, à partir de souches virales présentes chez des personnes infectées, sur des épidémies graves.
La référence à la tuberculose comme exemple de maladie liée à la précarité ne signifie aucunement que des personnes ayant de bonnes conditions de vie ne puissent pas être contaminées mais, dans ce cas, elles sont en mesure de se soigner normalement et cette maladie n'a guère de spécificités par rapport à d'autres maladies infectieuses. En effet, les problèmes de diffusion de l'épidémie et de suivi des patients susceptibles de se traduire par une mortalité sont très largement liés à des conditions de vie précaires à l'origine d'un affaiblissement du sujet et la contamination aux phénomènes migratoires car la tuberculose existe à l'état endémique en Afrique sub saharienne et en Asie du Sud-Est.
Toutefois, cette maladie pourrait, dans les années à venir, devenir un sujet grave de préoccupation. En effet, la prévalence de la résistance aux anti-tuberculeux, qui est présente dans des pays de l'Est 44 où des taux alarmants de multi résistance sont relevés (notamment dans les pays baltes où environ 10 % des nouveaux cas sont identifiés multi résistants) et entraîne un décès dans un cas sur deux, pourrait atteindre nos pays et, dans ce cas, poserait des problèmes de santé publique extrêmement graves.
Section 1 :
La situation de la tuberculose
en France
« Depuis le XIXème siècle, la mortalité et la morbidité tuberculeuse décroissent en Europe. Dans les années 1950, cette baisse s'est accélérée avec la découverte d'anti-tuberculeux efficaces. Dans les pays industrialisés, la tuberculose est redevenue d'actualité au début des années 1990, en raison de l'arrêt de la baisse de l'incidence. Les causes sont multifactorielles : dégradation des conditions socio-économiques touchant plus particulièrement certaines populations, migration en provenance de pays à forte endémie tuberculeuse, baisse de la vigilance des professionnels de santé et effet amplificateur de l'épidémie VIH/Sida 45 .
A) La situation actuelle
De 1972 à 1988, le nombre de cas de tuberculose notifiés en France métropolitaine a diminué de 71 % (31 167 à 9 191 cas). L'incidence est passée de 60 cas pour 100 000 habitants en 1972 à 16 cas pour 100 000 en 1988, avec une décroissance régulière de l'incidence d'environ 7 % par an. Cette évolution se ralentit à -2,5 % par an entre 1988 et 1991. Au début des années 90, a été observé un renversement de la tendance avec une augmentation du nombre de cas déclarés de 11 % en 1991 et 1993. L'incidence a ensuite de nouveau diminué de 9 % en moyenne par an jusqu'en 1977. Depuis cette date, l'incidence est stable à environ 11 cas pour 100 000 (10,8 cas pour 100 000 en 2001) en France métropolitaine. Au total, 6 465 cas de tuberculose ont été déclarés en 2001 (France métropolitaine : 6 296 cas, départements d'outre-mer : 169 cas). Ces chiffres dérivés de données de la déclaration obligatoire (DO) ne semblent refléter qu'une partie de l'épidémiologie de la tuberculose. Bien que la tuberculose soit une maladie à déclaration obligatoire, l'obligation de déclaration n'est pas appliquée par tous les médecins. L'exhaustivité de la déclaration obligatoire a été estimée en 1992-1993 dans 15 départements (hors Ile-de-France) et était de 50 %, variant de 27 à 68 % selon les départements.
La tuberculose décroît régulièrement, cette situation résulte surtout de l'amélioration de l'hygiène et de l'habitat mais cela est vrai pour toutes les maladies infectieuses.
Il existe de très grandes disparités régionales , en grande partie liée aux phénomènes d'immigration : à Paris, l'incidence est de 4,5 fois supérieure à celle du reste de la France, ce qui représente entre 1 000 et 1 500 cas par an et représente une tuberculose sur cinq, l'Ile-de-France concentrant environ la moitié des cas de la France métropolitaine, soit 4 000 cas.
L'analyse de la situation épidémiologique de la tuberculose conduit au constat suivant :
- l'incidence nationale est faible, mais stagne depuis 1997 ;
- l'incidence est hétérogène sur le pays, la région de Paris Ile-de-France affichant très nettement des incidences plus élevées ;
- l'incidence, multipliée par 2 en Ile-de-France (27,2/105), est encore plus élevée à Paris (48,4/105) ;
- les caractéristiques socio-démographiques et épidémiologiques des populations touchées sont à prendre en compte prioritairement pour orienter les interventions de santé publique ;
- la population d'origine étrangère est 9 fois plus à risque ;
- près de 20 % des cas de tuberculose dans les DOM sont infectés par le VIH, alors que la prévalence de l'infection par le VIH associée à la tuberculose est faible en métropole ;
- les délais sont importants entre les premiers symptômes, le diagnostic et l'enquête autour du cas ;
- peu d'informations sont disponibles au niveau national sur les issues des traitements et la confirmation de guérison à distance ;
- le niveau de résistance aux antituberculeux est stable en France et témoigne globalement d'une prise en charge correcte des malades ;
- le nombre de cas de tuberculose et des résistances augmente dans les pays de l'Europe de l'Est.
L'épidémiologie de la tuberculose en France s'est modifiée ces dernières années. Bien que le nombre de cas ait diminué dans la plupart des régions, la tuberculose reste une sérieuse menace de santé publique demandant que les efforts actuels soient renforcés.
La maladie s'observe plus spécifiquement dans des groupes à risque (étrangers, SDF, personnes infectées par le VIH) et des zones géographiques définies (Ile-de-France principalement) qui peuvent être ciblés par les programmes de prévention et de contrôle mis en place par les départements. Il est également important de disposer d'indicateurs plus sensibles afin de mieux cibler les interventions et utiliser les ressources disponibles de manière plus efficace.
B) Données épidémiologiques
Taux d'incidence annuel de la tuberculose
déclarée
(taux pour 100 000 habitants) par
âge, France métropolitaine, 1993-2002
|
Incidence |
France Métro-politaine |
|||||||||
|
Age |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
|
0-4 |
5,9 |
5,1 |
4,6 |
5,1 |
4,3 |
4,5 |
3,9 |
4,4 |
3,7 |
4,0 |
|
5-14 |
3,4 |
3,4 |
3,2 |
2,6 |
1,9 |
2,2 |
2,1 |
2,3 |
2,1 |
2,1 |
|
15-24 |
9,7 |
9,2 |
8,7 |
7,3 |
7,0 |
7,4 |
7,9 |
9,2 |
9,3 |
9,5 |
|
25-39 |
21,5 |
19,2 |
18,7 |
14,6 |
13,5 |
12,4 |
12,1 |
13,6 |
13,3 |
14,6 |
|
40-59 |
18,5 |
17,7 |
17,7 |
14,0 |
12,9 |
12,5 |
12,8 |
11,7 |
11,4 |
10,3 |
|
60-74 |
20,2 |
19,5 |
18,0 |
16,0 |
14,1 |
13,6 |
13,2 |
12,5 |
11,4 |
10,4 |
|
>=75 |
35,8 |
35,3 |
31,6 |
33,0 |
28,1 |
26,6 |
28,3 |
22,9 |
22,1 |
19,7 |
|
Total |
16,4 |
15,3 |
14,6 |
12,8 |
11,5 |
11,1 |
11,2 |
11.2 |
10,8 |
10,5 |
Source : InVS
Nombre de décès de 1932 à 1994,
des deux sexes par tuberculose pulmonaire
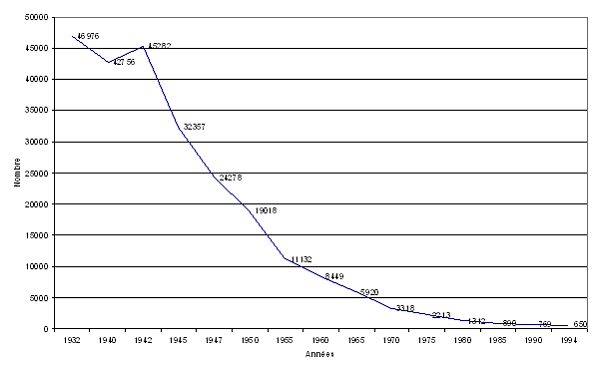
Source : - Vallin (Jacques) et Meslé (France),- Les causes de décès en France- Paris, INED, PU F
Taux d'incidence annuel de la tuberculose déclarée (taux pour 100 000 habitants) par région, France métropolitaine, 1993-2002
|
Incidence |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
|
Alsace |
13,9 |
11,8 |
11,6 |
13,3 |
11,4 |
10,9 |
11,6 |
9,1 |
9,1 |
8,1 |
|
Aquitaine |
7,8 |
6,6 |
8,2 |
7,1 |
8,4 |
6,7 |
7,7 |
5,5 |
5,8 |
5,2 |
|
Auvergne |
9,9 |
9,0 |
9,4 |
16,7 |
5,3 |
6,5 |
7,7 |
8,3 |
6,3 |
5,7 |
|
Basse- Normandie |
7,9 |
10,5 |
8,0 |
6,6 |
6,5 |
7,3 |
6,2 |
6,4 |
6,8 |
4,8 |
|
Bourgogne |
10,4 |
10,8 |
10,7 |
8,6 |
7,5 |
7,3 |
7,3 |
7,5 |
6,7 |
7,8 |
|
Bretagne |
16,4 |
14,8 |
12,9 |
13,0 |
12,6 |
9,8 |
10,8 |
9,7 |
8,2 |
8,0 |
|
Centre |
10,9 |
10,9 |
10,8 |
8,7 |
8,7 |
7,3 |
8,9 |
7,0 |
6,6 |
7,7 |
|
Champagne- Ardenne |
11,9 |
10,2 |
10,5 |
9,3 |
6,8 |
8,4 |
8,4 |
5,9 |
7,2 |
6,6 |
|
Corse |
14,5 |
16,7 |
9,6 |
6,5 |
9,6 |
8,8 |
5,4 |
8,1 |
8,8 |
7,3 |
|
Franche-Comté |
9,0 |
7,8 |
5,8 |
7,3 |
6,5 |
4,5 |
6,2 |
6,3 |
7,6 |
4,8 |
|
Haute-Normadie |
10,5 |
11,4 |
11,1 |
10,2 |
7,0 |
7,0 |
9,8 |
8,1 |
8,5 |
7,1 |
|
Ile-de-France |
37,4 |
37,9 |
35,3 |
30,6 |
26,7 |
27,5 |
26,4 |
28,8 |
27,2 |
27,1 |
|
Languedoc |
10,0 |
6,5 |
7,9 |
6,6 |
6,7 |
6,1 |
5,8 |
7,7 |
6,9 |
6,7 |
|
Limousin |
8,7 |
7,8 |
7,2 |
8,4 |
7,0 |
7,1 |
7,7 |
4,6 |
5,6 |
5,2 |
|
Lorraine |
10,1 |
7,6 |
8,1 |
7,1 |
7,1 |
6,5 |
8,2 |
6,4 |
5,6 |
5,8 |
|
Midi-Pyrénées |
7,1 |
6,0 |
8,2 |
6,4 |
4,9 |
6,5 |
5,3 |
5,5 |
5,1 |
6,5 |
|
Nors-Pas-de-Calais |
13,8 |
11,6 |
12,3 |
7,2 |
6,7 |
5,8 |
6,1 |
5,5 |
5,3 |
5,5 |
|
PACA |
16,6 |
13,0 |
11,9 |
11,1 |
10,8 |
9,7 |
9,7 |
9,9 |
10,5 |
10,3 |
|
Pays-de-Loire |
11,8 |
11,7 |
8,3 |
7,3 |
8,0 |
7,7 |
5,9 |
5,9 |
5,4 |
4,9 |
|
Picardie |
9,7 |
8,2 |
7,9 |
7,8 |
6,9 |
6,2 |
6,7 |
6,1 |
6,9 |
6,5 |
|
Poitou-Charentes |
9,8 |
11,0 |
9,2 |
6,4 |
5,4 |
5,5 |
4,4 |
5,7 |
5,1 |
4,4 |
|
Rhône-Alpes |
11,4 |
8,9 |
9,2 |
7,0 |
7,6 |
6,7 |
7,2 |
7,3 |
7,5 |
7,1 |
|
Total |
16,4 |
15,3 |
14,6 |
12,8 |
11,5 |
11,1 |
11,2 |
11,2 |
10,8 |
10,5 |
Source : InVS
C) Évolution de l'incidence
Les tendances observées sur les cas déclarés se reflètent également sur la mortalité. Le nombre de décès ayant pour cause principale la tuberculose diminue en moyenne de 7 % par an de 1971 (3 666 décès) à 1992 (816 décès). En 1993, une augmentation du nombre de décès de + 13 % a été observée par rapport à l'année précédente. Ce pic n'a pas perduré et le nombre de décès a continué à diminuer après 1994. En 1999, 695 décès par tuberculose ont été enregistrés en cause principale (Source : Inserm-Cépi DC), soit 11,9 décès par million d'habitants.
En 2001, l'incidence de la tuberculose était, dans toutes les régions françaises métropolitaines, inférieure à 10 cas pour 100 000 habitants, à l'exception de la région Provence-Alpes-Côte d'Azur (10,5/105) et de l'Ile-de-France où elle atteint 27,2 cas pour 100 000, soit plus du double de la moyenne nationale. Près de la moitié des cas de tuberculose (47 %) ont été déclarés en Ile-de-France, alors que seulement 19 % de la population française y réside. À Paris, le taux d'incidence atteint 48,4 cas pour 100 000 avec 1 029 nouveaux cas de tuberculose déclarés en 2001, soit 4,5 fois l'incidence nationale. L'incidence parisienne peut s'expliquer par la concentration de personnes à risque vivant dans la capitale. La tuberculose est un bon indicateur de précarisation sociale et c'est en effet dans les grandes villes que l'on retrouve le taux le plus élevé de personnes en situation socio-économique précaire, de personnes en provenance de pays à forte endémie tuberculeuse et de personnes infectées par le VIH.
Section 2 :
La précarité et
la maladie
Dans son expertise collective de novembre 2004 46 l'INSERM souligne que « de nombreuses vies ont été épargnées grâce à la protection apportée par le vaccin BCG chez les enfants. Cependant l'obligation vaccinale est intervenue trop tardivement (1950) et la couverture vaccinale est restée faible pendant trop longtemps (50 % en 1960) pour que la vaccination ait eu un réel impact sur le déclin de la tuberculose avant les années 1960. Ce déclin est expliqué principalement par l'amélioration des conditions de vie. »
En 2001, 175 cas de tuberculose ont été déclarés chez des personnes résidant dans des foyers pour migrants ou d'hébergement de nuit. Des études récentes associant enquêtes épidémiologiques et moléculaires ont montré que la circulation du bacille tuberculeux est active dans ces foyers où se développent de véritables épidémies de tuberculose. Les personnes sans domicile fixe sont également des personnes à haut risque de tuberculose. Le Samu social de Paris a recensé 74 cas de tuberculose chez des personnes sans domicile fixe de décembre 2000 à juin 2002, avec une incidence estimée dans cette population à 240 cas pour 100 000 personnes.
Pour les responsables du centre d'accueil et de soins hospitaliers de Nanterre, qui traite plus particulièrement des sans domicile fixe de la région parisienne, auditionnés par vos rapporteurs, il s'agit plutôt de cas de tuberculose contractés à l'étranger (148 cas sur 200 de 2000 à 2003).70% de ces cas sont survenus au sein de la population à risque et près de 50 % de ces personnes ont été contaminés à l'occasion de voyages dans des pays d'endémies. En outre les conditions de vie dans les foyers posent un problème sanitaire majeur : une épidémie est survenue en 2002 dans un foyer du 12 ème arrondissement et a touché 103 personnes dont les conditions de vie étaient très difficiles. Avec une population composée à 50% d'immigrés en situation irrégulière, dont la moyenne d'âge était de 28 ans, ce foyer, qui constituait un lieu de rassemblement pour une population issue du même pays africain, était extrêmement surpeuplé. Cet exemple illustre parfaitement la problématique posée aujourd'hui par la diffusion de l'épidémie.
Selon plusieurs personnes interrogées par vos rapporteurs, Paris serait une lanterne rouge en matière de lutte contre la tuberculose parmi les grandes capitales. Par exemple New York a quasiment éradiqué la tuberculose. Cette situation, qui n'est pas satisfaisante, implique la nécessité de mettre au point le plus vite possible une méthodologie de prise en charge des personnes atteintes de cette maladie qui ne se font pas soigner. Il est intéressant d'appuyer notre propos sur un exemple. Aussi, vos rapporteurs ont-ils pris l'exemple du département du Nord.
La tuberculose dans un département industrialisé : l'exemple du Nord
172 déclarations obligatoires (DO) de maladie tuberculeuse ont été déclarées à la DDASS du Nord en 2003.
Sur ces 172 DO, 153 sont actuellement validées.
Le tableau qui suit recense l'ensemble des maladies à déclaration obligatoire du Nord et permet de situer cette maladie dans un contexte marqué par des conditions de grande précarité pour une partie de la population. Nous pouvons noter que la tuberculose représente de loin la maladie infectieuse numériquement la plus importante.
Bilan quantitatif pour l'ensemble des Maladies à DO
419 déclarations obligatoires de maladie ont été reçues et validées par la cellule de veille sanitaire en 2003 contre 351 en 2002 soit 28 DO de plus (voir tableau ci-dessous).
Cette augmentation est principalement due :
- à l'introduction en 2003 de deux nouvelles DO : infection à VIH et hépatite B aiguë.
- à l'épidémie d'infection nosocomiale à Acinetobacter baumanii qui sévit depuis juillet 2003.
Maladies à Déclaration Obligatoire (DO)
Nombre de DO par maladie, 2001-2003, département du Nord 47
|
Type |
2001 |
2002 |
2003 |
|
Brucellose |
2 |
0 |
0 |
|
Diphtérie |
1 |
0 |
0 |
|
Fièvre typhoïde |
1 |
1 |
2 |
|
Légionellose |
13 |
13 |
14 |
|
Listériose |
4 |
11 |
6 |
|
Suspicion de MCJ |
2 |
3 |
5 |
|
Infections invasives à Méningocoque |
66 |
63 |
55 |
|
Infection à VIH 48 |
- |
- |
34 |
|
SIDA |
37 |
51 |
59 |
|
Hépatite B aiguë 49 |
- |
- |
6 |
|
Tétanos |
0 |
0 |
1 |
|
Toxi-infections alimentaires collectives |
13 |
12 |
5 |
|
Tuberculose |
152 |
156 |
172 |
|
Saturnisme chez l'enfant mineur |
7 |
18 |
37 |
|
Infection nosocomiale 50 |
7 |
18 |
37 |
|
Total |
312 |
351 |
419 |
Ratio homme / femme : 90 / 63 soit 1.4
Pays de naissance :
France : 95 Hors France : 35
Nationalité :
Française : 111 Etrangère : 28
Répartition par tranches d'âge
|
Nationalité française |
Nationalité étrangère |
|||
|
Age (ans) |
N |
Incidence/10 5 |
N |
Incidence/10 5 |
|
0-4 |
77 |
2,7 |
24 |
20,4 |
|
4-15 |
84 |
1,2 |
35 |
10,7 |
|
15-24 |
274 |
3,8 |
319 |
88,6 |
|
25-39 |
560 |
4,7 |
973 |
111,3 |
|
40-59 |
809 |
5,7 |
511 |
48,7 |
|
> 60 |
1272 |
10,7 |
257 |
47,9 |
|
Total |
3076 |
5,6 |
2119 |
64,9 |
Localisation anatomique de la maladie tuberculeuse
|
Localisation |
Effectif |
Pourcentage |
|
Uniquement pulmonaire |
116 |
75,8 |
|
Uniquement extra pulmonaire |
27 |
17,6 |
|
Pulmonaire et extra pulmonaire |
10 |
6,5 |
|
Inconnue |
0 |
0 |
|
Total |
153 |
100 |
Section 3 :
Les difficultés de suivi du traitement et de
prévention
Nous ne sommes plus, fort heureusement, au XIXème siècle et nous avons aujourd'hui les moyens de traiter une maladie qui touche un nombre limité de patients qui guérissent s'ils suivent correctement leur traitement.
Aussi, la détection systématique de cette maladie n'est peut-être plus la priorité de santé publique qu'elle était il y a une cinquantaine d'années mais une action auprès de populations ciblées demeure nécessaire.
A) Les travailleurs migrants
Près d'un tiers (35 %) des cas ont été observés en 2001 chez des personnes de nationalité étrangère qui ne représentent que 6 % de la population totale 51 . En 2001, en France métropolitaine, l'incidence était de 6,2 cas pour 100 000 personnes de nationalité française et de 57,2 cas pour 100 000 personnes de nationalité étrangère.
Chez les personnes de nationalité étrangère, on constate une variation moyenne annuelle de l'incidence entre 1997 et 2001 de + 7 %, alors que ce taux est de - 6 % chez les nationaux. Le pays de naissance, meilleur indicateur de la provenance d'un pays d'endémie tuberculeuse que la nationalité, était connu dans 80 % des cas en 2001. Plus de la moitié des cas (55,4 %) étaient nés en France, 14,9 % en Afrique du Nord, 13,8 % en Afrique sub-saharienne, 7,5 % en Asie, 4,3 % dans un autre pays européen et 4,1 % sur le continent américain. L'incidence était de 5,3 pour 100 000 habitants chez les personnes nées en France, mais atteignait 33,4 pour 100 000 personnes nées en Afrique du Nord et 128,9 pour 100 000 personnes nées en Afrique sub-saharienne
Il existe donc des pays frappés plus particulièrement par la tuberculose. De ce fait, les personnes qui viennent de pays à forte endémie sont susceptibles d'être porteuses du bacille de Koch.
Or, sur les 200 000 migrants, il existe, statistiquement, 180 cas de tuberculose, mais 70 000 demandeurs d'asile ne passent par aucun circuit sanitaire, en particulier par les examens médicaux organisés sous l'égide de l'Office des Migrations Internationales. Il serait souhaitable de remédier à cette situation dans l'intérêt de la santé publique mais également des personnes qui, venant de pays insuffisamment médicalisés, ont tout intérêt à réaliser un bilan de santé global.
Il faut noter que, pour une famille, le coût de ces consultations obligatoires n'est pas négligeable ; aussi convient-il que soit proposé à tout migrant en situation régulière, d'avoir accès, à l'instar de l'ensemble des assurés sociaux, dès son entrée sur le territoire, à un bilan de santé réalisé par le réseau des centres de santé des caisses primaires d'assurance maladie.
B) La population générale
Vos rapporteurs ont le sentiment qu'il n'est plus très utile de maintenir aujourd'hui les mesures de prévention de jadis qui ont permis de réduire l'épidémie et qu'il est plus judicieux de cibler la prévention sur les populations à risque.
Une épidémie qui touche chaque année moins de 10 000 personnes ne justifie plus des mesures d'ensemble de dépistage si la population demeure vaccinée.
Néanmoins l'examen radiographique pulmonaire annuel constitue une action importante qui devrait être plus ciblée vers les lieux où nous avons le plus de chance de rencontrer des cas de tuberculose ; les DDASS pourraient réaliser cette tâche. Le non renouvellement des camions de radiologie constitue certainement une erreur. La réalisation à Paris de 12 000 à 15 000 radiographies permet chaque année de découvrir entre 30 et 40 cas de tuberculose.
« Le dépistage dans les collectivités à risque de tuberculose doit bénéficier d'une action ciblée et intensive. Il est nécessaire d'aller au-devant de ces populations à risque en réalisant une information adaptée et régulière. Il est hautement souhaitable que le dépistage radiographique se fasse sur site, soit par le biais de cabines placées à l'intérieur même de la structure, soit en assurant la location d'un camion équipé de radiographie. Cette action de dépistage ciblé doit impérativement être réalisée dès l'instant où une tuberculose contagieuse se déclare dans un foyer. Elle doit également être systématique et annuelle dans les endroits où l'incidence de la tuberculose demeure très élevée (par exemple dans les foyers de migrants) 52 ».
Il semble que le milieu carcéral ait pris conscience des problèmes posés par cette maladie et des risques de contagions y afférents et que nous enregistrions de nets progrès sur le plan de la prévention. La prison de la Santé a toutefois connu 5 cas de tuberculose ces dernières années, représentant 25 fois l'incidence française.
C) La nécessité d'assurer le suivi des malades
Lorsque les personnes sont atteintes, il convient de s'assurer qu'elles puissent prendre leur traitement qui doit être bien suivi et engagé précocement.
Ce suivi doit être assuré pour les personnes très précaires. Or, le diagnostic, le traitement et le suivi s'effectuent souvent très mal. Le délai de mise sous traitement doit être le plus court possible, d'une part dans l'intérêt direct du malade, afin qu'il soit guéri au plus vite et pour limiter les séquelles, et d'autre part afin de diminuer le risque de contamination de l'entourage et la diffusion du bacille. Dans une étude réalisée en 1994, la moitié des malades avait des symptômes depuis près de 2 mois (52 jours) lors de la mise sous traitement.
Parmi les immigrés il convient de bien distinguer entre les personnes vivant en foyer et les familles intégrées à un circuit de santé qui posent peu de problèmes. La principale difficulté rencontrée auprès des publics précaires est le fait que le traitement dure 6 mois et qu'il est nécessaire de pouvoir disposer d'un hébergement pour cette durée, ce qui implique de disposer pour cette population de logements en nombre suffisant.
Il est en effet, difficile et inutilement coûteux de garder des gens en lits d'hospitalisation aiguë, solution pourtant nécessaire si nous ne disposons pas des lits d'aval évitant de renvoyer vers des foyers surpeuplés ou la rue des personnes susceptibles de contaminer les autres ou incapables de se soigner faute de logement.
Cette exigence n'est parfois pas facile à remplir par la population des SDF, particulièrement touchée par cette maladie: certains refusent de partir vers les solutions proposées, font des fugues, sont victimes d'addictions. Cette situation n'est pas sans poser des difficultés lorsqu'ils sont contagieux pour les autres d'autant que les signalements sont difficiles pour les personnels soignants qui doivent garder un lien avec leurs patients.
La disparition de l'aide médicale aux étrangers en situation irrégulière durant les trois premiers mois de leur séjour constitue un problème épineux lorsque ces personnes sont atteintes de maladies contagieuses. Vos rapporteurs ont été alertés à de multiples reprises sur cette question qui relève de la politique d'immigration et ne rentre pas dans l'objet de ce rapport.
Dans la pratique, les soins des malades atteints de tuberculose et ne disposant pas de couverture sociale sont assurés par les dispensaires qui distribuent des médicaments antituberculeux sans demander l'identité des patients 53 , et les hôpitaux qui auraient une conception « large » de la notion d'urgence vitale permettant la prise en charge d'un patient sans considération de son état de santé, solution inutilement coûteuse pour la collectivité.
Il est difficile en tous cas de se satisfaire d'expédients et la protection des populations contre le risque épidémique constitue un impératif de santé publique.
Une première réponse vient d'être apportée par le Gouvernement .
Dans sa réponse à une question posée par Mme Dominique Voynet 54 , Sénatrice, M. Xavier Bertrand, secrétaire d'Etat, indique que :
« après avoir joué la carte de la concertation avec les associations concernées, le Gouvernement a pris une circulaire , la circulaire « soins urgents » du 16 mars 2005, qui permet de délivrer des soins urgents aux étrangers en situation irrégulière durant les trois premiers mois de leur séjour sur le territoire dans plusieurs situations, et non pas seulement dans celle que vous avez citée tout à l'heure : vous n'avez pas été, à mon sens, tout à fait exhaustive, madame le sénateur, car vous auriez dû rappeler qu'étaient concernés à la fois le risque vital pour la personne, prévu dans la circulaire, les pathologies contagieuses ou transmissibles, les soins à la femme enceinte et au nouveau-né ainsi que les troubles psychiatriques.
Concernant les enfants mineurs, et conformément au souhait exprimé par le Comité européen des droits sociaux du Conseil de l'Europe, la récente circulaire « soins urgents » prévoit expressément qu'ils bénéficient sans aucune restriction d'une prise en charge au-delà de toute situation d'urgence, compte tenu de leur vulnérabilité.
Ce dispositif a été recentré. En effet, le système, conçu en 1999, ne prévoyait aucune condition de ressources, aucune condition de séjour, pas même d'identité... Certains de ses promoteurs ont reconnu que des risques d'abus existaient et que le système pouvait être détourné de son objet.
Nous voulons prendre effectivement en charge toute personne qui, sur notre territoire, souffre ; mais nous ne voulons pas qu'une personne vienne en France uniquement pour se faire soigner et en reparte ensuite. ...Aujourd'hui, le dispositif est donc recentré sur les personnes qui doivent réellement en bénéficier, et c'est l'honneur de notre pays que de savoir prendre en charge toute personne souffrant sur son territoire. Cependant, il est de notre responsabilité, mais aussi de notre devoir de veiller à ce que ces objectifs humanitaires ne puissent être détournés... » .
Il convient de noter que la tuberculose liée au VIH et aux immunodépressions concerne cinq pour cent des cas mais pose moins de problèmes de prise en charge car les frais médicaux des patients atteints du Sida sont intégralement pris en charge par l'assurance maladie et les personnes atteintes du SIDA peuvent obtenir un titre de séjour pour se faire soigner en France.
Un problème a toutefois été signalé à vos rapporteurs qui espèrent qu'il s'agit de cas exceptionnels : trois personnes auraient été contaminées dans une prison par un détenu atteint de tuberculose suite au retard apporté à son extraction pour des raisons de sécurité, puis des raisons budgétaires pour savoir si le transfèrement devait être réglé par l'administration pénitentiaire où le département.
Section 4 :
Les améliorations
à apporter
Une nouvelle donne existe dans la mesure où l'Etat a décidé de re- centraliser la lutte contre la tuberculose en fixant les objectifs et en homologuant les moyens de les atteindre.
Ce réinvestissement de l'Etat est nécessaire car, dans le domaine de la lutte anti-tuberculeuse, une des principales difficultés est de faire respecter la réglementation en vigueur.
A) La nécessité de faire respecter la réglementation en vigueur
La déclaration obligatoire n'est respectée qu'à 70% ce qui doit nous interpeller, comme l'a reconnu le professeur Brücker lors de l'audition du 16 février dernier :
« Ce système de la déclaration obligatoire est-il véritablement satisfaisant ? La réponse peut être mitigée parce que l'exhaustivité à laquelle il prétend n'est pas toujours présente et la mise en place de ces outils de surveillance nécessite évidemment l'adhésion des professionnels de la santé. C'est très bien de construire des outils mais si les personnes ne peuvent pas, ne savent pas ou n'ont pas le temps de s'en servir, cela ne fonctionne pas. Il est constaté que l'adhésion, en particulier des médecins, à ces systèmes de notification n'est pas parfaite. Pour la déclaration du VIH, il y a environ 30 % de sous-déclaration de l'affection. Pour la tuberculose, qui nécessite pourtant des interventions face à des risques de contagiosité, la sous-déclaration peut atteindre 40 à 50 %. Cela pose question sur la bonne capacité de ce système à répondre à son objectif » .
Un arrêté du 6 juillet 1999 a confirmé pour les migrants passant par le cadre de l'OMI, l'obligation de réaliser un examen clinique général et un examen radiographique des poumons. Les pouvoirs publics doivent faire en sorte qu'il soit respecté.
S'agissant du suivi médical des enfants, le décret d'août 2004 n'exige plus qu'une vaccination sur le caractère obligatoire de laquelle il convient de s'interroger.
B) Il convient de s'interroger sur le maintien de l'obligation vaccinale
La production du vaccin actuel « BCG-monovax » risque d'être abandonné au profit d'un nouveau produit qui présente des effets secondaires plus importants car, la souche « Copenhague » est plus réactogène que le vaccin actuel.
Dans ce cas de figure, vos rapporteurs proposent que soit revu le caractère obligatoire de cette vaccination .
Il semble que, s'agissant d'une maladie qui ne constitue plus le fléau de santé publique qu'elle a été dans le passé, du moins en France, la contrepartie du maintien du caractère obligatoire de cette vaccination est de pouvoir disposer d'un produit ayant des effets secondaires limités .
Comme le souligne le Conseil supérieur d'hygiène publique : « Le BCG a essentiellement un effet protecteur individuel direct chez l'enfant. Les études d'efficacité concluent que la vaccination des nourrissons et des jeunes enfants par le BCG n'empêche pas l'infection et n'a pas d'effet sur la transmission de la tuberculose. En revanche, elle confère une protection importante contre la méningite tuberculeuse et la tuberculose miliaire chez l'enfant.
« L'efficacité du BCG peut être également évaluée lors de l'arrêt des programmes de vaccination. Au cours des dernières décennies, plusieurs pays européens ont décidé d'interrompre la primo vaccination généralisée par le BCG. L'examen des conséquences épidémiologiques montre qu'en Suède, après l'arrêt de la vaccination généralisée en 1975, la vaccination a initialement couvert très peu de sujets dans les groupes à risque. Une augmentation importante de l'incidence de la maladie multipliée par dix a été observée chez les enfants entre 1975 et la fin de 1980 ».
L'Inserm a posé les données de ce problème avec son expertise collective « tuberculose, place de la vaccination dans la maîtrise de la maladie », dont la conclusion est exposée ci-après :
Politique vaccinale en France
Vaccination
dès le premier mois pour les enfants à risque
Vaccination
obligatoire à l'entrée en collectivité et donc au plus
tard à 6 ans, de par l'obligation de scolarisation à cet
âge
Vaccination de certaines catégories professionnelles
(professions à caractère sanitaire et social)
Quel
est l'impact épidémiologique de différentes options
vaccinales en
France ?
En France, les
conséquences de différentes options vaccinales peuvent être
évaluées selon des données d'efficacité et de
couverture d'une part et de l'incidence observée de la tuberculose. Les
estimations ont été calculées selon l'hypothèse
d'une efficacité à 85 % du BCG sur les méningites et les
miliaires et de 75 % sur les autres localisations jusqu'à l'âge de
15 ans. Ceci peut être considéré comme le scénario
le plus favorable à la vaccination.
Selon cette hypothèse,
avec une vaccination généralisée on peut estimer que le
nombre de cas de tuberculose évités chaque année par la
vaccination serait de 800 dont au moins 16 méningites/miliaires pour les
enfants entre 0 et 14 ans. En cas d'arrêt de la vaccination c'est donc
jusqu'à 800 cas additionnels de tuberculose qui pourraient être
attendus. De même, on peut également prévoir une
augmentation du nombre de mycobactérioses atypiques (350 cas de plus par
an) puisque le BCG protège contre les mycobactéries
environnementales.
En revanche, sans vaccination, pas d'effets
indésirables et donc : disparition des BCGites disséminées
(12 par an) et disparition des adénites locales ou régionales
liées à l'injection (environ 300 cas par an).
La
stratégie vaccinale consistant à cibler la vaccination sur les
enfants des populations à risque se justifie selon les données
épidémiologiques qui montrent une incidence 10 fois plus
élevée dans les populations vivant en France et issues de
certains pays à forte endémie. Aujourd'hui, compte tenu des
données disponibles, l'effectif de la population d'enfants à
vacciner vivant dans un milieu à risque serait d'environ 100 000 par
génération. Les trois principaux facteurs de risque
identifiés sont : être né dans un pays de forte
prévalence de la tuberculose, être né dans une famille
provenant d'un tel pays et enfin l'existence d'un antécédent de
tuberculose dans la famille.
Dans l'hypothèse du maintien d'une
couverture vaccinale de 95 % à 6 ans dans ces groupes à risque,
le nombre de cas additionnels survenant dans la population non vaccinée
serait d'environ 200 dont au moins 4 seraient des formes sévères
(méningite et miliaire). Bien entendu, une couverture vaccinale plus
faible de la population à risque pourrait conduire à une
augmentation du nombre de cas dans cette population. Ainsi plus de 500 cas
additionnels pourraient être observés dans cette population pour
une couverture vaccinale de 10 %.
La vaccination ciblée sur les
enfants des populations à risque produirait parallèlement une
augmentation du nombre d'infections à mycobactéries atypiques
chez l'enfant et une réduction à 1 cas en moyenne de BCGite
disséminée.
Si les calculs sont effectués avec des
valeurs moyennes d'efficacité vaccinale (75 % sur les méningites
et les miliaires et 50 % sur les autres formes), le nombre de cas additionnels
de tuberculose en cas d'arrêt de la vaccination ne sera plus que 318 au
lieu de 802.
L'analyse des conséquences
épidémiologiques d'un changement de stratégie vaccinale en
France ne constitue qu'une première étape, insuffisante mais
essentielle, pour éclairer une prise de décision.
Elle doit
s'accompagner d'une évaluation opérationnelle de la
disponibilité et de l'efficacité des autres
éléments du dispositif de lutte contre la tuberculose en France
(dépistage, suivi des traitements,...) avant d'envisager une
modification ne la stratégie vaccinale actuelle.
Source :
« Tuberculose, place de la vaccination dans la maîtrise de la
maladie » - Expertise collection, INSERM 2004
C) La nécessité de veiller à un bon suivi des soins
Des améliorations seraient nécessaires pour :
- Créer des lits d'aval, au sein de centres d'hébergement ou d'appartements thérapeutiques, pour accueillir les malades tuberculeux ayant des difficultés à suivre leur traitement, dans les départements ou régions où cette nécessité existe.
- Conduire, vers les populations plus particulièrement exposées à ce risque, des actions de communication, de prévention et de dépistage fortes.
- Enfin, à titre transitoire pour la mise en oeuvre des lois de décentralisation, une grande vigilance s'impose pour qu'il n'y ait pas de vacance dans l'exercice d'une compétence qui change de tutelle.
Section 5 :
La lutte contre la
tuberculose, système de référence
Si nous nous plaçons dans une perspective historique, la tuberculose apparaît comme le système de référence lorsque les pouvoirs publics sont placés devant une maladie contagieuse, massivement mortelle (plus de 50 000 morts dans les années 30).
A cette époque, pour faire face à un fléau majeur de santé publique, un système complet avait été mis en place impliquant la recherche, avec la mise au point du vaccin contre la tuberculose, la prévention, avec des règles très strictes d'isolement, et l'hospitalisation, avec un système dédié à base de sanatorium.
Si demain les pouvoirs publics sont placés devant l'apparition d'une maladie présentant les mêmes caractéristiques, il est probable qu'ils seront tentés de prendre des mesures similaires.
Il est intéressant de noter qu'aujourd'hui le dispositif juridique relatif à la tuberculose dont nous disposons va bien au-delà de ce qui est nécessaire car les 6% de décès constatés en matière de tuberculose sont le fait de patients dont l'état général est très dégradé.
L'incidence de la tuberculose a augmenté de façon alarmante en Russie. En France, il existait 0,5% de tuberculose multi résistante il y a trois ans ( c'est-à-dire de tuberculose résistante à cinq antibiotiques); aujourd'hui ce chiffre se situe à 1,5%. Nous sommes passés depuis deux ans au-delà du seuil de 1%, ce qui constitue un petit clignotant. Ce problème a touché à Paris 88 SDF sur 1 100 cas, soit 8%.
Si nous constations l'apparition de ce type de maladie sous forme épidémique, se poserait alors la question de l'isolement des malades contagieux.
Comme l'a rappelé le Ministre de la santé 55 : « Il est frappant de constater que l'épidémie de SRAS a pu être contrôlée non pas par un vaccin ou un traitement antiviral, mais simplement grâce à l'isolement des patients et des sujets contacts, qui est une méthode ancestrale. De même, aujourd'hui encore, vingt ans après la découverte du virus, le préservatif se révèle la meilleure arme contre le Sida. »







