II. GARANTIR LE MEILLEUR USAGE DU SANG DE CORDON OMBILICAL
Le sang extrait du cordon ombilical faisant partie du placenta, il est couvert par l'article L. 1245-2 du code de la santé publique introduit par la loi du 6 août 2004 relative à la bioéthique, qui dispose que « les tissus, les cellules et les produits du corps humain, prélevés à l'occasion d'une intervention chirurgicale pratiquée dans l'intérêt de la personne opérée, ainsi que le placenta peuvent être utilisés à des fins thérapeutiques ou scientifiques, sauf opposition exprimée par elle après qu'elle a été informée des finalités de cette utilisation ». En l'absence de collecte, le placenta, et donc le cordon et son sang, sont considérés comme de simples résidus ou déchets opératoires. La perte de ressource thérapeutique est de ce fait très importante, que la collecte soit refusée par les parents ou qu'elle soit impossible. Or ce dernier cas est fréquent : en effet, la collecte ne peut être faite que dans une maternité habilitée, disposant d'un personnel formé et de moyens matériels spécifiques. Dans le cas où la collecte est matériellement possible et où les parents y consentent, de nombreuses règles l'entourent. Dès sa collecte, le sang de cordon change de statut et devient un produit cellulaire à finalité thérapeutique au sens de l'article L. 1243-1 du code de la santé publique. Il n'est donc possible de le collecter que s'il fait l'objet d'un don anonyme gratuit et non dirigé pour la collectivité. Sa conservation est également soumise à autorisation de l'agence française de sécurité sanitaire des produits de santé (Afssaps) après avis de l'agence de la biomédecine, selon les modalités définies à l'article R. 1243-20 et suivants du code. Le prélèvement et la collecte du sang de cordon sont également soumis, en vertu de l'article L. 1211-6 du code, au respect des règles de sécurité sanitaire définies aux R. 1211-11 à R. 1211-23.
Ce cadre légal garantit la qualité des greffons mais doit sans doute être complété à la marge. En effet, le meilleur usage du sang de cordon suppose une mobilisation des moyens financiers et humains au service d'objectifs ambitieux et grâce à une clarification du statut et du rôle des acteurs en ce domaine.
A. MOBILISER LES MOYENS FINANCIERS ET HUMAINS
En termes de nombre d'unités de sang de cordon disponibles par habitant, la France se situe au seizième rang aujourd'hui 23 ( * ) derrière des pays aussi divers que la Corée du Sud, située à la première place, l'Australie, la Belgique, la Finlande, l'Espagne, Israël, les Etats-Unis, Singapour, l'Allemagne, le Japon et la République tchèque notamment. Cette situation entraîne des coûts importants et que le développement d'un réseau de maternités et de banques de sang pourrait éviter.
1. Une dépendance coûteuse aux importations de greffons
Face à un taux de dépendance excessif, il est nécessaire d'augmenter le nombre d'unités de sang de cordon stockées en France en s'appuyant sur les avantages dont dispose notre pays, en particulier la qualité de ses greffons.
a) Des objectifs insuffisants
Les objectifs en matière de nombre d'unités de sang de cordon stockées sont fixés par l'agence de la biomédecine qui a pour mission de contribuer au développement maîtrisé de toutes les thérapies utilisant des éléments du corps humain, dont les cellules. Initialement, ceux-ci étaient de 5 000 unités avant d'être doublés et portés à 10 000 unités en 2010. D'après les informations fournies par l'établissement français du sang, principal opérateur en matière de stockage, il y aurait, au 3 juin 2008, 7 022 greffons stockés en France, ce qui rend vraisemblable la réussite et même le dépassement de l'objectif fixé puisque le flux d'unités stockées est croissant et que plus de 2 800 unités ont été stockées en 2007.
|
Nombre de greffons disponibles en banque pour 10 000 habitants |
||||
|
Nombre d'unités de sang de cordon par habitant (2005) |
||||
|
Pays |
Nb habitants en millions |
Nb d'unités de sang de cordon |
Nb d'unités pour 10 000 habitants |
|
|
1 |
Corée du Sud |
48,2 |
45 000 |
9,3 |
|
2 |
Australie |
19,7 |
11 565 |
5,8 |
|
3 |
Belgique |
10,2 |
4 900 |
4,8 |
|
4 |
Finlande |
5,2 |
2 311 |
4,4 |
|
5 |
Espagne |
40,2 |
16 831 |
4,1 |
|
6 |
Israël |
6,1 |
2 043 |
3,3 |
|
7 |
USA |
290,3 |
87 333 |
3 |
|
8 |
Italie |
58 |
14 082 |
2,4 |
|
9 |
Singapour |
4,1 |
834 |
2,0 |
|
10 |
Pays-Bas |
16,1 |
2 889 |
1,7 |
|
11 |
Allemagne |
82,3 |
13 353 |
1,6 |
|
12 |
Japon |
127,2 |
19 889 |
1,5 |
|
13 |
République tchèque |
10 |
1 451 |
1,4 |
|
14 |
Royaume-Uni |
60 |
5 889 |
0,9 |
|
15 |
Suisse |
7,3 |
686 |
0,9 |
|
16 |
France |
60,2 |
4 794 |
0,7 |
|
17 |
Argentine |
38,7 |
70 |
0,01 |
|
18 |
Pologne |
38,6 |
41 |
0,01 |
|
Source : Netcord, Bone marrow donors worldwide -EFS,
Sang de cordon en France :
|
||||
Cet objectif est néanmoins trop modeste et un consensus semble établi parmi les spécialistes : il est souhaitable, pour répondre aux besoins en matière thérapeutique, d'atteindre un objectif moyen de 50 000 unités. A titre de comparaison, l'Espagne a un stock de 26 200 unités et s'est fixé un objectif de 60 000 unités stockées pour 2015.
|
Plan de développement des banques
allogéniques en France
|
||
|
France |
Espagne |
|
|
Agence de la biomédecine |
Organizacion Nacional de Trasplantes |
|
|
Nombre de greffons allogéniques en 2008 |
Environ 6 100 |
Environ 26 200 |
|
Nombre de greffons par habitant en 2008 |
Environ 0,9 |
Environ 5,7 |
|
Objectif national |
10 000 |
60 000 |
|
Calendrier |
Non défini |
2015 |
|
Stockage annuel |
800 unités |
5 000 unités |
|
Maternités collectrices |
6 |
21 |
|
Nombre de greffons par habitant en 2015 |
Environ 1,6 |
Environ 12 |
|
Source: G. Katz, Chaire ESSEC Innovation
Thérapeutique, d'après le rapport de l'Agence de la
Biomédecine. Données parues dans les Echos le 19 juin 2008,«
Pénurie de sang de cordon :
|
||
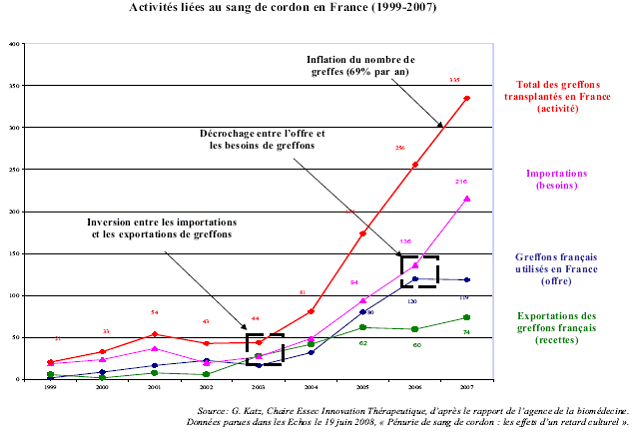
Le nombre relativement faible d'unités stockées a une conséquence directe en matière financière : il augmente la probabilité qu'il n'y ait pas de greffon compatible en France pour un malade. Il est alors fait appel à l'importation de greffons référencés sur des registres comme celui du Bone marrow donors worldwide qui en recense plus de douze millions cinq cent mille. Le taux de dépendance de la France était en 2007 de 64 %, ce qui, avec un coût moyen d'importation de 18 000 euros, a entraîné un déficit de 3,6 millions d'euros pris en charge par l'assurance maladie. Etant donné le coût de stockage des unités, soit 2 136 euros, le coût produit par les importations de greffons aurait pu permettre de stocker près de 1 700 unités supplémentaires en France. Certes, rien ne garantit que parmi ces unités supplémentaires se seraient trouvés les greffons dont avaient besoin les malades : l'autosuffisance ne signifie pas l'absence totale de recours à l'importation mais le retard français en matière de stockage ne fait que croître, et son coût avec lui.
b) Garantir la qualité des unités prélevées
Avec plus de 800 000 naissances par an, la France est particulièrement bien placée pour assurer une collecte d'ampleur. De plus, la qualité des échantillons prélevés en France est particulièrement grande étant donné les critères fixés par les articles R. 1211-11 à R. 1211-23 du code de la santé publique en matière de tests préalables ainsi que ceux fixés par l'agence de la biomédecine en matière de pureté. Dès 1997, les entités collectrices ont fait le choix de retenir une haute qualité pour les unités collectées soumises au contrôle national de qualité 24 ( * ) . De plus, l'inscription sur les fichiers de France greffe de moelle est l'occasion d'une nouvelle sélection qui ne retient environ qu'un quart des greffons collectés (718 sur 2 808 en 2007). Lors de son déplacement à Newcastle, votre rapporteur a ainsi pu constater que les greffons français servaient de référence en matière européenne et qu'ils étaient recherchés. Ceci explique que malgré la faible quantité relative du stock dont elle dispose, la France se situe au troisième rang mondial sur le plan de l'exportation de greffons et au deuxième rang mondial pour le ratio unités cédées/unités stockées. La qualité des greffons collectés en France est donc reconnue et la démarche de qualité mise en place depuis plusieurs années doit être poursuivie. Celle-ci repose sur un protocole précis dont certains points peuvent être améliorés pour une efficacité maximale.
Concrètement, le prélèvement suppose une évolution des pratiques suivies dans les maternités puisqu'il est nécessaire d'extraire la plus grande quantité possible, et au moins soixante-dix millilitres de sang. Notons qu'il va de soi pour tous que la collecte du sang de cordon est accessoire par rapport au bon déroulement de la naissance. A l'heure actuelle, lors de la naissance, le cordon ombilical est clampé en son milieu pour faire bénéficier le bébé du dernier afflux sanguin. Il est désormais prouvé que cet afflux n'est pas nécessaire au bien-être du nouveau-né et il est donc recommandé de clamper au plus près de l'enfant avant de couper le cordon. Ceci permet en effet de collecter une quantité maximale de sang et d'atteindre plus souvent l'objectif minimal de soixante-dix millilitres. Le sang du cordon doit ensuite être récolté et congelé dans les vingt-quatre heures suivant la naissance, sous peine de voir diminuer sa viabilité cellulaire. Le sang prélevé est soumis à une série de tests, notamment le typage HLA (de l'anglais Human Leucocyte Antigens ) c'est-à-dire l'identification des six antigènes les plus importants pour mener à bien les greffes d'organe et la première étape pour déterminer la compatibilité entre le greffon et le receveur potentiel. Le sang est alors congelé et soit stocké en une seule poche, soit en deux parties, l'une contenant 80 % du sang et destinée à la greffe, l'autre 20 % aux fins de recherche et d'expansion cellulaire. La durée de conservation actuellement prévue est de vingt ans. Cette considération pose la question du lieu de stockage, et donc des banques.
Le processus de collecte du sang de cordon est bien établi et garant de la haute qualité des greffons stockés. Il suppose néanmoins une adaptation des pratiques entourant la naissance.
* 23 BMWD, Netcord, 2005.
* 24 Cf. Annales du contrôle national de qualité des analyses de biologie médicale, Affsaps, 2003, http://afssaps.sante.fr/htm/10/cnq/annales/an03c341.pdf







