Rapport d'information n° 361 (2009-2010) de M. Alain VASSELLE , Mme Jacqueline ALQUIER , MM. François AUTAIN , Gilbert BARBIER , Bernard CAZEAU , Jean DESESSARD , Adrien GIRAUD , Mme Sylvie GOY-CHAVENT et M. André LARDEUX , fait au nom de la commission des affaires sociales, déposé le 24 mars 2010
Disponible au format Acrobat (928 Koctets)
-
AVANT-PROPOS
-
I. LA RÉFORME COMPLEXE DE L'ASSURANCE
MALADIE
-
A. L'ASSURANCE MALADIE AUX ETATS-UNIS : UN
SYSTÈME MIXTE
-
B. L'ASSURANCE MALADIE DANS LES ÉTATS :
L'EXEMPLE CALIFORNIEN
-
C. VERS UNE ASSURANCE MALADIE
UNIVERSELLE ?
-
A. L'ASSURANCE MALADIE AUX ETATS-UNIS : UN
SYSTÈME MIXTE
-
II. À LA RECHERCHE D'UNE RATIONALISATION DU
SYSTÈME DE SANTÉ
-
A. UNE MÉDIOCRE EFFICACITÉ DES
DÉPENSES DE SANTÉ AMÉRICAINES
-
B. QUELLES SONT LES CAUSES DE CETTE INFLATION DES
DÉPENSES ?
-
C. LES PISTES DE SOLUTION
-
A. UNE MÉDIOCRE EFFICACITÉ DES
DÉPENSES DE SANTÉ AMÉRICAINES
-
I. LA RÉFORME COMPLEXE DE L'ASSURANCE
MALADIE
-
TRAVAUX DE LA COMMISSION
-
ANNEXE 1
-
DÉFINITION DU SEUIL DE PAUVRETÉ
-
ANNEXE 2
-
PROGRAMME DE LA DÉLÉGATION DE LA COMMISSION DES AFFAIRES SOCIALES EN CALIFORNIE
(10 - 18 septembre 2009)
N° 361
SÉNAT
SESSION ORDINAIRE DE 2009-2010
|
Enregistré à la Présidence du Sénat le 24 mars 2010 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) à la suite d'une mission effectuée du 15 au 25 septembre 2009 par une délégation chargée d'étudier la réforme du système de santé aux États-Unis ,
Par M. Alain VASSELLE, Mme Jacqueline ALQUIER, MM. François AUTAIN, Gilbert BARBIER, Bernard CAZEAU, Jean DESESSARD, Adrien GIRAUD, Mme Sylvie GOY-CHAVENT et M. André LARDEUX,
Sénateurs.
|
(1) Cette commission est composée de : Mme Muguette Dini , président ; Mme Isabelle Debré, M. Gilbert Barbier, Mme Annie David, M. Gérard Dériot, Mmes Annie Jarraud-Vergnolle, Raymonde Le Texier, Catherine Procaccia, M. Jean-Marie Vanlerenberghe , vice-présidents ; MM. François Autain, Paul Blanc, Jean-Marc Juilhard, Mmes Gisèle Printz, Patricia Schillinger, M. Nicolas About , secrétaires ; Mmes Jacqueline Alquier, Brigitte Bout, Claire-Lise Campion, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Yves Daudigny, Mme Christiane Demontès, M. Jean Desessard, Mme Sylvie Desmarescaux, M. Guy Fischer, Mme Samia Ghali, MM. Bruno Gilles, Jacques Gillot, Adrien Giraud, Mme Colette Giudicelli, MM. Jean-Pierre Godefroy, Alain Gournac, Mmes Sylvie Goy-Chavent, Françoise Henneron, Marie-Thérèse Hermange, Gélita Hoarau, M. Claude Jeannerot, Mme Christiane Kammermann, MM. Ronan Kerdraon, Marc Laménie, Serge Larcher, André Lardeux, Dominique Leclerc, Jacky Le Menn, Jean-Louis Lorrain, Alain Milon, Mmes Isabelle Pasquet, Anne-Marie Payet, M. Louis Pinton, Mmes Janine Rozier, Michèle San Vicente-Baudrin, MM. René Teulade, Alain Vasselle, François Vendasi, René Vestri, André Villiers. |
AVANT-PROPOS
Mesdames, Messieurs,
Alors qu'une réforme de grande ampleur du système de santé vient d'être adoptée aux Etats-Unis, votre commission des affaires sociales a souhaité mieux en comprendre les enjeux en effectuant une mission d'étude en Californie du 10 au 18 septembre 2009. Sa délégation, conduite par Alain Vasselle, rapporteur général, et dont André Lardeux, Sylvie Goy-Chavent, Bernard Cazeau, Jacqueline Alquier, Jean Desessard, Adrien Giraud, François Autain et Gilbert Barbier étaient membres, s'est d'abord rendue à Sacramento, capitale de l'Etat, puis à San Francisco et à Los Angeles.
Le choix de la Californie s'est imposé sans peine : dans cet Etat, le plus grand de l'Union avec trente-sept millions d'habitants, la part de la population dépourvue d'assurance maladie est supérieure à la moyenne nationale, alors que l'électorat, majoritairement démocrate, est plus favorable à la création d'une assurance maladie universelle que dans le reste des Etats-Unis. Ce paradoxe fait de la Californie un territoire particulièrement approprié pour comprendre les faiblesses de l'organisation traditionnelle du système de santé américain et les obstacles à sa réforme.
La Californie est un Etat très avancé sur le plan des technologies et de la recherche médicale. Certains des hôpitaux visités par la mission sont parmi les meilleurs du monde, grâce aux techniques de pointe auxquelles ils ont recours et à l'excellence de leurs équipes. Cependant, la situation très dégradée de ses finances publiques, qui s'explique pour partie par la crise économique mais aussi par l'incapacité persistante du Parlement local à adopter les mesures de redressement nécessaires, pose en termes crus la question de l'accès du plus grand nombre à des soins de qualité.
La réforme voulue par le Président Barack Obama, qui répond à une promesse de campagne, vise, à la fois, à garantir que chaque Américain sera assuré contre le risque maladie et à maîtriser l'évolution des dépenses de santé, qui sont les plus élevées au monde. Or ces deux objectifs sont en partie contradictoires : financer l'assurance maladie des cinquante millions d'Américains qui en sont aujourd'hui dépourvus aura un coût élevé, qui rend l'objectif de modération des dépenses de santé d'autant plus difficile à atteindre.
Pour fournir une assurance maladie à l'ensemble des Américains, l'administration Obama et la majorité démocrate au Congrès ont décidé de mieux réglementer le marché de l'assurance privée, de rendre obligatoire la souscription d'une assurance et de subventionner l'assurance des plus modestes. Les économies escomptées résulteraient d'une plus grande efficacité dans l'organisation du système de soins et de l'accent nouveau mis sur la prévention.
Les entretiens et les visites auxquels la délégation a procédé au cours des trois étapes de son voyage lui ont permis d'enrichir son information et sa réflexion sur ces différents aspects de la réforme du système de santé. Ils l'ont aidée à mesurer à quel point l'organisation du système de santé exprime les valeurs d'une société.
La délégation tient à remercier les services des consulats de France à San Francisco et à Los Angeles, ainsi que ceux de l'Ambassade de France aux Etats-Unis, pour leur contribution précieuse à l'élaboration de son programme de travail et au parfait déroulement de son déplacement. Elle remercie également celles et ceux, aux Etats-Unis, qui ont accepté de consacrer un peu de leur temps à la recevoir.
I. LA RÉFORME COMPLEXE DE L'ASSURANCE MALADIE
L'assurance maladie aux Etats-Unis peut être décrite comme un système mixte, dans la mesure où elle dépend pour partie du secteur privé et pour partie du secteur public. Si ses règles générales d'organisation sont définies au niveau fédéral, les Etats et les comtés disposent d'une certaine marge de manoeuvre pour les adapter au niveau local. La réforme qui vient d'être adoptée à Washington D.C. poursuit un objectif principal : garantir que la quasi-totalité des Américains dispose à l'avenir d'une assurance maladie. Son coût financier apparaît cependant considérable et une partie de l'opinion américaine est peu disposée à accepter l'effort de solidarité qui est la condition de son succès.
A. L'ASSURANCE MALADIE AUX ETATS-UNIS : UN SYSTÈME MIXTE
La majorité des Américains sont couverts par une assurance privée, financée principalement par leur employeur. Ceux âgés de plus de soixante-cinq ans ou qui disposent de revenus modestes bénéficient en revanche d'un régime d'assurance publique (Medicare ou Medicaid).
1. Les assurances privées
Dans les entreprises d'une certaine taille, c'est l'employeur qui prend en charge la plus grande partie du coût de l'assurance.
a) Les contrats de groupe proposés par l'employeur
Environ 60 % des Américains âgés de moins de soixante-cinq ans, soit environ 158 millions de personnes , sont couverts par une assurance privée prise en charge, pour l'essentiel, par leur employeur. L'assureur peut être une compagnie privée à but lucratif, comme Aetna ou Cygna, ou une organisation à but non lucratif, comme Blue Cross/Blue Shield.
En 2009, le montant annuel moyen des primes d'assurance s'élève à 4 824 dollars pour un salarié célibataire et à 13 375 dollars pour couvrir une famille de quatre personnes (le salarié et ses ayants droit) 1 ( * ) . Ces montants sont élevés si on les compare au salaire médian américain, qui est de l'ordre de 50 000 dollars par an.
En moyenne, le salarié garde à sa charge 17 % du montant des primes s'il est célibataire et 27 % pour une famille de quatre personnes. Ces moyennes dissimulent d'importantes disparités, qui tiennent surtout à la taille de l'entreprise. Dans les grands groupes, l'employeur prend couramment en charge 80 % du montant des primes d'assurance ; dans une entreprise de taille moyenne (deux cents salariés par exemple), le taux de prise en charge sera plutôt de l'ordre de 50 %. Les salariés les moins qualifiés et ceux employés dans les plus petites entreprises ne bénéficient généralement pas d'une assurance financée par leur employeur.
Le taux de remboursement pratiqué par les compagnies d'assurance est rarement de 100 %, de sorte que la plupart des salariés doivent assumer une partie de leurs frais médicaux. Le plus souvent, le contrat d'assurance prévoit que les remboursements n'interviennent qu'au-delà d'un certain niveau de dépenses effectuées en cours d'année. Le montant de cette « franchise » peut varier de 600 à 1 800 dollars en fonction du type de contrat. Une fois que ce montant est atteint, une partie des dépenses reste encore à la charge de l'assuré, selon une logique de « ticket modérateur ». Les trois quarts des assurés doivent s'acquitter d'une contribution forfaitaire à chaque fois qu'ils consultent leur médecin tandis que 14 % d'entre eux doivent payer un pourcentage du prix de la consultation.
b) Les assurances individuelles
Environ 4 % des Américains sont couverts par une assurance individuelle dont ils assument la totalité du coût. Il s'agit essentiellement de salariés qui ne sont pas couverts par un contrat de groupe, de travailleurs indépendants ou de retraités qui souhaitent une assurance complémentaire.
Sur le marché de l'assurance individuelle, le montant des primes varie considérablement en fonction de l'état de santé de l'assuré : une personne jeune et en bonne santé s'acquittera de primes d'un montant raisonnable tandis qu'une personne âgée ou souffrant d'une maladie chronique devra verser des primes d'un montant élevé, voire n'aura accès à aucune police d'assurance. Les contrats d'assurance individuels sont généralement moins protecteurs que les contrats de groupe et laissent une part plus importante des dépenses à la charge de l'assuré.
2. Les régimes d'assurance publique
Les programmes Medicare et Medicaid ont été mis en place en 1965, à l'initiative du président démocrate Lyndon Johnson.
a) Medicare
Le programme Medicare, géré au niveau fédéral, assure les personnes âgées de plus de soixante-cinq ans et certaines personnes handicapées , soit au total plus de quarante-cinq millions de personnes .
Ce programme se divise en quatre sections :
- la partie A (36 % des dépenses) rembourse les soins hospitaliers ;
- la partie B (29 % des dépenses) rembourse les soins de médecine de ville ;
- la partie C (24 %) rembourse les patients qui sont soignés dans le cadre d'un HMO (Health Maintenance Organization) , c'est-à-dire dans le cadre d'une organisation intégrant assurance et soins 2 ( * ) ;
- la partie D (11 %) rembourse les médicaments.
Le financement du programme est assuré par l'impôt sur le revenu, par une taxe sur les salaires à la charge des employeurs et des salariés et par une contribution versée par les assurés au titre des parties B et D.
En 2008, Medicare a dépensé 455 milliards de dollars , ce qui correspond à 15 % du budget fédéral et à plus de 20 % de la dépense totale de santé aux Etats-Unis. Pourtant, certaines dépenses sont mal remboursées par Medicare (actions de prévention, soins dentaires ou optiques...), ce qui oblige la majorité des retraités à souscrire une assurance complémentaire.
En raison du vieillissement des générations nombreuses du baby-boom, le nombre de personnes couvertes par Medicare devrait fortement augmenter à l'avenir, jusqu'à avoisiner les quatre-vingts millions en 2030. Dans le même temps, le nombre d'actifs rapporté au nombre de bénéficiaires devrait passer de 3,7 aujourd'hui à seulement 2,4 à cette date, ce qui pose la question de la soutenabilité financière du programme.
b) Medicaid
Le programme Medicaid permet aux familles les plus pauvres et aux personnes handicapées de bénéficier d'une assurance maladie. Il couvre actuellement plus de 45 millions de personnes et finance 16 % des dépenses de santé aux Etats-Unis.
Le programme est géré au niveau des Etats : il existe donc, en pratique, cinquante et un programmes différents, un pour chacun des Etats de l'Union et un pour le district fédéral de Columbia.
L'Etat fédéral contribue, cependant, au moins à hauteur de 50 % au financement de ces programmes. Il lui revient également de définir des « lignes directrices » qui s'imposent aux Etats fédérés : ils ont ainsi l'obligation de couvrir certaines populations, sous condition de ressources, et peuvent étendre Medicaid, s'ils le souhaitent, à d'autres publics, dits « optionnels ».
En raison du niveau modique des remboursements, les bénéficiaires de Medicaid rencontrent souvent des difficultés pour trouver des professionnels de santé qui acceptent de les soigner.
c) Les autres programmes publics
Le programme CHIP
Créé en 1997, le Children's Health Insurance Program (CHIP) fournit une assurance maladie aux enfants dont les parents ne sont pas éligibles au programme Medicaid mais qui ne gagnent pas suffisamment pour souscrire une assurance privée. En juin 2008, 4,8 millions d'enfants en étaient bénéficiaires.
Dans de nombreux Etats, les programmes CHIP et Medicaid sont gérés par les mêmes administrations. Le financement de CHIP est, comme celui de Medicaid, partagé entre l'Etat fédéral et les Etats fédérés.
En février 2009, le Président Obama a promulgué le Children's Health Insurance Program Reauthorization Act (CHIPRA). Cette loi prévoit de consacrer près de 69 milliards de dollars au financement du programme CHIP sur la période 2009-2013.
Le programme VA
La Veteran's Administration est gérée au niveau fédéral et assure les vétérans de l'armée américaine contre le risque maladie. Les vétérans sont soignés dans des hôpitaux appartenant à l'Etat fédéral. Les soins sont gratuits ou offerts pour un coût extrêmement modique.
Le cas particulier des fonctionnaires
L'Etat fédéral et les Etats fédérés prennent en charge l'assurance maladie de leurs fonctionnaires, selon des modalités variables.
3. Une partie importante de la population reste sans assurance
Ce système d'assurance laisse de côté une fraction non négligeable de la population.
a) La mesure du phénomène
Selon les derniers chiffres rendus publics par le Census Bureau (service en charge du recensement) américain, le nombre de personnes aux Etats-Unis qui ne bénéficiaient d'aucune couverture maladie était de 46,3 millions à la fin de l'année 2008, ce qui représentait 17 % de la population âgée de moins de soixante-cinq ans . Ce chiffre, qui n'était que de 44 millions en 2007, est en forte augmentation en raison de la crise économique et de la montée du chômage. Une étude récente a évalué à au moins sept millions le nombre de personnes qui pourraient perdre leur assurance en 2009-2010 3 ( * ) .
Parmi les personnes dépourvues de couverture maladie, le nombre d' immigrants en situation irrégulière est estimé à six millions.
|
- 80 % des Américains sans assurance maladie appartiennent à un ménage dont au moins un des membres a un emploi ; - 38 % disposent de revenus inférieurs au seuil de pauvreté 4 ( * ) , 29 % de revenus compris entre le seuil de pauvreté et le double de ce seuil ; - en raison de la faiblesse de leurs revenus, les jeunes de dix-neuf à vingt-neuf ans constituent la classe d'âge qui compte le pourcentage de non assurés le plus important (30 %) ; - 62 % des adultes sans assurance ont un niveau d'éducation inférieur ou égal au niveau lycée ( high school , dans la terminologie américaine) ; - les minorités sont davantage concernées : 13 % des Blancs n'ont pas d'assurance, contre 21 % des Noirs et un tiers des Hispaniques ; les étrangers ont trois fois plus de risques que les Américains d'être non assurés ; - les trois quarts des personnes sans assurance en sont dépourvues pendant une période supérieure à un an ; - enfin, près de la moitié souffrent d'une maladie chronique (diabète, cholestérol, arthrite, hypertension, asthme, problèmes cardiaques...) ; il leur est très difficile, pour cette raison, de trouver une assurance privée à un prix abordable.
Source : « The uninsured : a primer -
Key facts about Americans
|
La part de la population âgée de moins de soixante-cinq ans qui n'est pas assurée varie selon les Etats : de l'ordre de 6 % au Massachusetts, elle dépasse 25 % au Texas ou au Nouveau-Mexique. La Californie, avec un pourcentage un peu supérieur à 20 %, se situe au-dessus de la moyenne nationale.
Proportion de la population de moins de soixante-cinq
ans
qui n'est pas assurée

b) Les ultimes filets de sécurité
En vertu de l' Emergency Medical Treatment and Active Labor Act de 1986, les personnes non assurées peuvent recevoir des soins en se présentant dans les services d'urgence des hôpitaux , qui ont l'obligation de les examiner et de stabiliser leur condition médicale. Les hôpitaux n'ont pas le droit de refuser des soins d'urgence à un patient pour des raisons financières, ni de retarder ces soins pour vérifier si le patient est assuré ou a les moyens de payer.
La loi ne vise que les seuls soins d'urgence : elle n'ouvre donc pas un droit à bénéficier d'un traitement préventif, ni à être reçu pour une consultation ordinaire, et n'oblige pas non plus les hôpitaux à assurer le suivi d'un patient après son hospitalisation.
Par ailleurs, les soins délivrés par les hôpitaux ne le sont pas nécessairement à titre gratuit, même en cas d'urgence. Au contraire, les frais qu'ils facturent aux patients non assurés sont souvent d'un montant très supérieur à ceux facturés aux patients couverts par un assureur privé ou par un régime d'assurance publique. En effet, les assureurs privés négocient avec les hôpitaux pour obtenir des tarifs avantageux, tandis que Medicare et Medicaid leur imposent un niveau de remboursement prédéterminé.
Dans ces conditions, un problème de santé peut rapidement plonger un ménage dans de sérieuses difficultés financières . En 2009, 20 % des personnes sans assurance déclarent avoir consacré la majorité de leur épargne au paiement de leurs dépenses de santé 5 ( * ) . Lorsqu'elles n'ont pas les moyens de payer ces dépenses, elles s'exposent, comme pour n'importe quel autre type de dette, à une saisie opérée par un organisme de recouvrement (collection agency) .
Une bonne partie de ces ménages étant insolvable, les hôpitaux subissent des pertes qu'ils compensent en majorant les tarifs demandés aux assureurs privés . Les Américains qui disposent d'une assurance s'acquittent donc d'une « taxe cachée », sous la forme de primes d'assurance plus élevées, et prennent en charge, sans en avoir nécessairement conscience, une partie des dépenses de santé réalisées au profit des personnes non assurées. Le montant de cette « surprime » est évalué à 1 000 dollars par an et par assuré 6 ( * ) .
Il existe par ailleurs, aux Etats-Unis, des organisations caritatives , financées grâce à des dons privés et à des subventions publiques, qui offrent aux personnes disposant de peu de ressources des soins gratuits ou à un prix abordable. A Los Angeles, la délégation a pu ainsi visiter la Saban Free Clinic, créée en 1967.
|
La Saban Free Clinic offre aux personnes non assurées, résidant dans le comté de Los Angeles, l'accès à des soins de qualité et à des services sociaux. Elle fait partie d'un réseau comportant une quarantaine d'institutions comparables, qui travaillent en partenariat avec le comté. Elle a disposé, en 2009, d'un budget de 13 millions de dollars , provenant pour un tiers de dons privés et, pour les deux tiers restant, de subventions publiques et des remboursements assurés par Medicare et Medicaid. Elle emploie une équipe composée de vingt-deux médecins, répartis sur quatre sites, et bénéficie du soutien de plusieurs centaines de bénévoles. Elle a reçu un peu plus de 21 000 patients entre juillet 2008 et juillet 2009. Il s'agit, à hauteur de 80 %, de personnes vivant sous le seuil de pauvreté et, pour plus de la moitié, de membres de la communauté hispanique. La récession a placé la Saban Free Clinic dans une situation difficile : le nombre de demandes de consultations s'est en effet accru, tandis que les dons et les subventions ont diminué. Le délai moyen pour obtenir un rendez-vous est ainsi passé, au début de l'année 2009, de trente à quarante-cinq jours. Jusqu'en 2008, l'établissement portait le nom de L.A. Free Clinic. Il a été rebaptisé pour rendre hommage à ses deux principaux mécènes, Haim et Cheryl Saban, qui lui ont fait don de 10 millions de dollars. Au milieu des années quatre-vingt, Cheryl Saban, mère divorcée de deux jeunes enfants, dépourvue d'assurance maladie, a eu recours aux services de la clinique. Deux ans plus tard, sa situation matérielle a changé lorsqu'elle a épousé Haim Saban, riche producteur et philanthrope. Elle a souhaité venir en aide à ceux qui lui avaient tendu la main lorsqu'elle était elle-même dans la précarité. |
B. L'ASSURANCE MALADIE DANS LES ÉTATS : L'EXEMPLE CALIFORNIEN
Comme les autres Etats, la Californie a décliné sur son territoire le programme fédéral Medicaid, qui est dénommé localement Medi-Cal. Chacun des cinquante-huit comtés californiens participe à son administration et a, en outre, la faculté de développer sa propre politique en matière de santé, comme la mission a pu le constater à San Francisco et à Los Angeles.
1. Le programme Medi-Cal
Un Californien sur six, soit 6,8 millions de personnes , est assuré contre le risque maladie grâce au programme Medi-Cal, dont le budget s'est élevé, en 2008, à 47 milliards de dollars .
a) Une mosaïque de dispositifs
Depuis sa création en 1966, le programme Medi-Cal a gagné en complexité : à chaque fois qu'il a été étendu à de nouveaux publics, des règles d'éligibilité différentes et des droits à prestations distincts ont été définis, de sorte que Medi-Cal s'apparente aujourd'hui à un véritable « patchwork », regroupant une quarantaine de programmes différents.
Pour l'essentiel, Medi-Cal couvre des familles avec enfant aux revenus modestes ; deux programmes principaux permettent d'assurer cette population :
- les familles bénéficiaires d'une aide de l'Etat au titre du programme CalWORKs 7 ( * ) sont automatiquement couvertes par Medi-Cal (1,08 million de bénéficiaires) ;
- les familles qui remplissent les critères qui étaient requis, jusqu'en 1996, pour bénéficier du programme d'aide aux familles ayant un enfant à charge (2,5 millions de personnes) 8 ( * ) sont également éligibles.
Les enfants et les femmes enceintes bénéficient de programmes particuliers :
- ainsi, les femmes enceintes et les enfants âgés de moins d'un an sont couverts par Medi-Cal, si le revenu net de leur famille n'excède pas 200 % du seuil de pauvreté défini au niveau fédéral 9 ( * ) ;
- pour qu'un enfant âgé de un à six ans soit couvert, les revenus de sa famille ne doivent pas dépasser 133 % du seuil de pauvreté fédéral ;
- enfin, pour les enfants âgés de six à dix-neuf ans, les revenus de la famille ne doivent pas dépasser le seuil de pauvreté fédéral.
Plus de 300 000 enfants sont assurés sur le fondement de ces dispositions.
Des programmes permettent également de couvrir les personnes handicapées et certaines personnes âgées : les personnes de plus de soixante-cinq ans et les personnes handicapées qui perçoivent le Suplemental Security Income 10 ( * ) sont ainsi automatiquement couvertes par Medi-Cal (1,3 million de bénéficiaires).
Les personnes de plus de soixante-cinq ans sont aussi assurées par Medicare mais l'éligibilité à Medi-Cal les dispense de s'acquitter de certaines dépenses, qui resteraient autrement à leur charge. Des programmes spécifiques s'adressent, par ailleurs, aux personnes dépendantes ou atteintes de maladies chroniques.
Des personnes sont enfin éligibles pour des raisons médicales : elles bénéficient de Medi-Cal, bien que leurs revenus soient supérieurs aux seuils habituellement retenus, dans la mesure où leurs dépenses de santé élevées les privent d'une partie importante de leurs ressources. Environ 600 000 personnes sont assurées grâce à ce programme.
Medi-Cal est devenu un programme peu lisible et difficilement compréhensible pour les populations modestes auxquelles il s'adresse, à tel point qu'un certain nombre de ses bénéficiaires potentiels en sont exclus.
Dans l'ensemble des Etats-Unis, le nombre de personnes qui ne sont pas assurées, bien qu'elles remplissent les critères d'éligibilité à Medicaid, est estimé entre onze et quatorze millions.
Au cours des dernières années, la Californie a adopté des mesures destinées à faciliter l'accès à Medi-Cal : elle a en particulier supprimé l'obligation qui était faite aux demandeurs de se déplacer pour rencontrer personnellement un travailleur social avant que leur dossier soit instruit.
b) Une gestion partagée
Medi-Cal est administré par les comtés et par l'Etat de Californie, sous le contrôle de l'Etat fédéral.
Au niveau local, ce sont les services sociaux des comtés (County Health and Social Services Departments) qui instruisent les dossiers. Ils déterminent d'abord si un individu remplit les critères pour bénéficier de l'un des programmes de Medi-Cal, procèdent, le cas échéant, à son inscription puis effectuent les remboursements. Beaucoup de comtés ont développé des règles de procédure et des formulaires qui leur sont propres.
Au niveau de l'Etat, la direction en charge des services de santé (California Department of Healthcare Services) détermine les critères d'éligibilité à Medi-Cal, définit la nature des prestations et le niveau des remboursements ainsi que les montants restant à la charge des assurés.
Des agences fédérales, les Federal Centers for Medicare and Medicaid Services , contrôlent le respect de la règlementation fédérale et examinent les demandes de fonds fédéraux.
c) Les prestations offertes
En règle générale, les personnes assurées par Medi-Cal ont droit au remboursement d'un ensemble de prestations dont la liste est fixée au niveau fédéral. Medi-Cal rembourse ainsi les dépenses résultant d'une hospitalisation, de la consultation d'un médecin de ville, de soins infirmiers, de soins à domicile, d'examens de laboratoire, de tests de dépistage, de mesures de contraception et de soins liés à la grossesse.
Outre cette liste de prestations obligatoires, les Etats ont la faculté de rembourser trente-quatre autres catégories de dépenses de santé. Le programme Medi-Cal prend en charge la plupart de ces dépenses, parmi lesquelles on trouve notamment les médicaments, le traitement des addictions, les fournitures et appareillages médicaux, les prothèses et orthèses et le transport sanitaire.
Certains bénéficiaires de Medi-Cal sont affiliés à des programmes qui ne leur donnent droit qu'à un nombre restreint de prestations. Il existe ainsi un programme contre la tuberculose et un programme de dialyse, qui permettent à leurs bénéficiaires de recevoir seulement les traitements qui se rapportent à leur problème de santé spécifique.
Enfin, les étrangers en situation irrégulière ont seulement droit au remboursement des soins d'urgence et de ceux liés à un état de grossesse.
d) Un budget modeste rapporté au nombre de ses bénéficiaires
La Californie se classe au premier rang des Etats américains par le nombre de personnes couvertes par son programme Medicaid et au second rang par le budget qu'elle y consacre.
En termes relatifs, la Californie est cependant moins bien placée : certes, elle se situe légèrement au dessus de la moyenne nationale si l'on considère la part de la population qui est assurée par Medi-Cal (16 %) ; mais elle est nettement en deçà de la moyenne si l'on examine le niveau des dépenses rapporté au nombre des bénéficiaires.
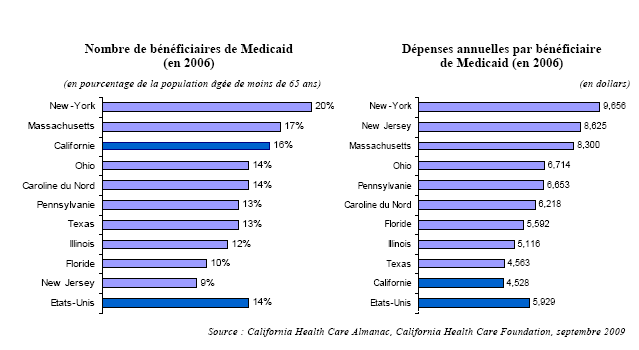
Cette faiblesse des dépenses a deux causes principales :
- d'abord, en raison de critères d'éligibilité différents, la part des enfants et des jeunes adultes parmi les bénéficiaires de Medi-Cal est plus importante en Californie que dans les autres Etats : or, ces catégories de population consomment moins de soins de santé que les personnes âgées et les personnes handicapées ;
- surtout, le niveau des remboursements pratiqués par Medi-Cal est faible : en moyenne, un médecin qui soigne un patient assuré par Medi-Cal percevra des honoraires inférieurs d'un tiers à ce qu'il aurait perçu si le patient avait été couvert par Medicare, alors que les remboursements consentis par Medicare sont déjà inférieurs à ceux pratiqués par les assureurs privés 11 ( * ) .
La situation budgétaire très dégradée de la Californie explique la faiblesse de ces remboursements : depuis plusieurs années, celle-ci a été contrainte de réduire ses dépenses, y compris celles réalisées au titre de Medi-Cal, pour compenser l'insuffisance de ses recettes fiscales.
|
La Californie est confrontée, depuis plusieurs années, à une crise budgétaire que la récession actuelle est encore venue aggraver. La résolution de cette crise est compliquée par des contraintes constitutionnelles : Comme les collectivités locales françaises, les Etats américains ont une obligation légale d'équilibrer leur budget. A la différence d'autres Etats, la Californie ne peut augmenter ses impôts que si une majorité des deux tiers du Parlement local l'approuve. Le Parti démocrate est majoritaire dans l'Assemblée de Californie comme dans le Sénat de l'Etat mais sans disposer d'une majorité des deux tiers ; les élus républicains peuvent donc s'opposer à toute hausse d'impôt. La Californie se caractérise par ailleurs par un gerrymandering particulièrement abouti. Le gerrymandering désigne, aux Etats-Unis, la pratique qui consiste à découper les circonscriptions électorales de manière à favoriser un parti politique. En conséquence, la plupart des parlementaires, qu'ils soient républicains ou démocrates, sont élus dans des circonscriptions où leur famille politique est largement majoritaire et où la seule concurrence qu'ils aient à redouter est celle qui pourraient venir des rangs de leur propre parti. Ils sont donc surtout soucieux de satisfaire leur base électorale et peu enclins à passer des compromis avec le parti adverse. La récession a bien sûr aggravé les problèmes budgétaires de l'Etat, en réduisant ses recettes fiscales. En 2009, le Parlement n'a pas réussi à approuver le projet de budget dans le délai constitutionnellement requis (avant le 30 juin), ce qui a obligé l'Etat, à court de liquidités, à émettre des reconnaissances de dette pour payer ses créanciers. Par mesure d'économie, le gouverneur a décidé de fermer la plupart des administrations publiques les trois premiers vendredis de chaque mois, le personnel n'étant pas payé pour ces jours de service non faits.
Le budget a finalement été approuvé
fin juillet, avec des dépenses en baisse de 15 milliards de
dollars. Les coupes dans les crédits affectent l'éducation, mais
aussi Medi-Cal : il a ainsi été décidé de ne
plus rembourser, pour la plupart des assurés adultes, les soins
dentaires, auditifs et ophtalmologiques.
|
Dans le cadre de son plan de relance, l'Etat fédéral a pourtant accordé des crédits supplémentaires aux Etats afin qu'ils puissent préserver leurs programmes Medicaid : l' American Recovery and Reinvestment Act de février 2009 augmente temporairement, à hauteur de 87 milliards de dollars, les crédits consacrés à Medicaid. En Californie, la part des dépenses prises en charge par l'Etat fédéral, qui est habituellement de l'ordre de 50 %, va atteindre 61,6 % entre octobre 2008 et décembre 2010.
2. Le programme Healthy Families
Créé en juillet 1998, ce programme est la version californienne du programme fédéral CHIP. Healthy Families permet de fournir une assurance maladie à un nombre d'enfants non négligeable : 145 000 enfants en ont bénéficié dès l'année de sa création ; cinq ans plus tard, le nombre d'assurés était proche de 700 000 ; en juin 2008, dernière année connue, un peu plus d' un million d'enfants étaient couverts par le programme. De tous les Etats américains, la Californie est celui qui couvre le nombre d'enfants le plus élevé.
Healthy Families permet d'assurer, jusqu'à l'âge de dix-huit ans, des enfants qui ne peuvent être pris en charge par Medi-Cal parce que le revenu de leur famille excède les plafonds prévus pour y avoir droit. Le plafond de revenu retenu pour bénéficier de Healthy Families est révisé chaque année et dépend du nombre de membres de la famille, mais est, dans l'ensemble, de deux à trois fois supérieur à celui retenu pour Medi-Cal.
Le programme assure une couverture maladie très complète puisqu'il rembourse les soins hospitaliers et de médecine de ville, les médicaments, les soins dentaires et ophtalmologiques, les actions de prévention ou encore les analyses de laboratoire.
Le budget approuvé en juillet 2009 prévoyait, initialement, de réduire substantiellement les crédits affectés à Healthy Families . L'agence chargée de gérer ce programme - le Managed Risk Medical Insurance Board (MRMIB) - a calculé que ces mesures de restriction conduiraient à priver d'assurance environ 670 000 enfants.
Pour l'éviter, le Parlement de Californie a approuvé, au début du mois de septembre, une loi de finances rectificative qui a relevé de 194 millions de dollars la dotation à Healthy Families . Cette dépense sera financée par une taxe sur les compagnies d'assurance, qui devrait produire près de 100 millions de dollars de recettes, par des redéploiements de crédits à hauteur de 80 millions, et, pour les 14 millions restants, par une augmentation des contributions des familles dont les enfants bénéficient du programme. Le reste à charge pour les familles va ainsi passer de 5 à 10 dollars en cas de consultation d'un médecin et de 5 à 15 dollars en cas de recours aux services d'urgence.
3. Le programme Healthy Kids
Ce programme n'existe qu'en Californie et complète les programmes Medi-Cal et Healthy Families . Il couvrait, à l'origine, les enfants de zéro à cinq ans, puis a été étendu à ceux âgés de six à dix-huit ans.
a) Le dispositif initial
En novembre 1998, les Californiens ont approuvé, par la voie d'un référendum d'initiative populaire, la « Proposition 10 », qui a institué une taxe additionnelle de 50 cents par paquet de cigarettes, dans le but de financer de nouvelles actions destinées à améliorer l'état de santé et l'éducation des enfants âgés de zéro à cinq ans.
Une nouvelle structure, la California Children and Families Commission , plus communément appelée First Five California , a été créée pour gérer le produit de cette taxe, soit environ 590 millions de dollars par an, et pour piloter les politiques menées en faveur des jeunes enfants. Elle redistribue 80 % de ses ressources, sur la base de critères démographiques, aux First Five County Commissions créées dans chaque comté.
En 2001, First Five California a fait réaliser une étude pour mieux cerner les besoins des jeunes enfants en matière de santé. Ses résultats ont montré qu'un enfant sur dix, entre zéro et cinq ans, était dépourvu d'assurance maladie, soit environ 200 000 personnes. Cette observation a conduit la commission à lancer, en juillet 2003, un nouveau programme, baptisé Health Access for All Children Initiative , afin de garantir que chaque enfant compris dans cette tranche d'âge bénéficie désormais d'une couverture contre le risque maladie. Deux actions prioritaires ont été engagées :
- d'abord, les commissions, dans les comtés, se sont efforcées de mieux informer les familles sur leurs droits et de les accompagner dans leurs démarches administratives ; il est apparu en effet que les trois quarts des enfants non assurés étaient éligibles à Medi-Cal ou à Healthy Families ;
- pour les autres enfants, un programme spécifique, dénommé Healthy Kids , permet de prendre en charge l'essentiel du coût de leur assurance maladie ; ce programme s'adresse aux enfants dont la famille dispose de revenus inférieurs ou égaux à 300 % du seuil de pauvreté fédéral (soit 58 050 dollars par an pour une famille de quatre personnes), y compris si la famille est en situation irrégulière.
Healthy Kids donne un accès gratuit à la médecine préventive, notamment aux vaccinations. Pour les consultations et les médicaments, le reste à charge pour la famille est généralement de cinq dollars. Une part très modeste du coût de l'assurance est assumée par la famille (entre zéro et six dollars par enfant et par mois, selon le niveau de revenu).
b) Son extension
Dans une trentaine de comtés, des partenaires publics et privés se sont associés pour rassembler des fonds et financer des actions complémentaires en faveur de la santé des enfants et des adolescents. C'est dans le comté de Santa Clara que cette démarche a été engagée pour la première fois, sous le nom de Children's Health Initiative . Une démarche analogue a été lancée dans le comté de Los Angeles, en mai 2003 : la Children's Health Initiative of Greater Los Angeles (CHI of Greater LA).
Les services sociaux du comté de Los Angeles ont expliqué à la délégation comment fonctionne la CHI of Greater LA : elle associe les acteurs du système de santé (hôpitaux, cliniques...), des entreprises privées, des fondations, les responsables de services de santé du comté, des représentants du monde de l'éducation et des associations. Ces partenaires se réunissent tous les mois. Leur activité principale consiste à rassembler des fonds pour financer des actions complémentaires de celles mises en oeuvre par les pouvoirs publics.
Plus de 160 millions de dollars ont été obtenus auprès de donateurs privés, ce qui a permis de financer l'extension du programme Healthy Kids aux enfants de six à dix-huit ans à compter du mois de mai 2004. Cependant, le nombre de demandes ayant largement dépassé les attentes, le programme a été saturé dès avril 2006.
c) Le bilan et les perspectives d'avenir
Healthy Kids a rencontré un succès inattendu : alors que ses concepteurs avaient estimé qu'il bénéficierait à environ 40 000 enfants en trois ans, le nombre de bénéficiaires a atteint 45 000 dès 2005. En mars 2009, le nombre de bénéficiaires s'établissait à 74 000 (21 000 dans la tranche d'âge de zéro à cinq ans et 53 000 dans la tranche d'âge six à dix-huit ans).
Le programme semble avoir atteint son objectif. Une étude 12 ( * ) réalisée, fin 2008, à l'initiative de First Five Los Angeles , a montré que les enfants qui bénéficient du programme ont plus souvent recours au système de santé. Leur accès aux soins dentaires et aux médecins spécialistes est notablement amélioré. Ils se rendent, en conséquence, moins souvent dans les services d'urgence.
Pourtant, l'avenir de Healthy Kids reste incertain. Si son financement est garanti jusqu'à la fin du premier semestre 2010, la crise budgétaire que traverse la Californie et la raréfaction des dons privés rendent plus difficile le rassemblement des fonds nécessaires à la poursuite du programme.
4. Le programme Healthy San Francisco
San Francisco, qui est à la fois une ville et un comté, a mis en place, en 2006, le programme Healthy San Francisco , destiné à assurer une couverture maladie à l'ensemble de sa population résidente. Il ne s'agit pas d'un régime d'assurance à proprement parler mais d'un partenariat public-privé qui permet à tous les résidents non assurés d'avoir accès gratuitement, ou pour un coût modique, à des soins de santé.
La direction de la santé publique de San Francisco (Department of Public Health) gère directement un réseau de quatorze cliniques et onze centres de médecine de ville. Elle a passé des conventions avec d'autres établissements de santé, dont des centres de santé à caractère communautaire (Chinese community Health care association et Chinese hospital par exemple ) .
Une centaine de travailleurs sociaux sont chargés d'accueillir les résidents de la ville qui ne disposent pas d'une assurance maladie. Ils examinent d'abord si le résident est éligible à un régime d'assurance public (Medi-Cal, Healthy Families, Healthy Kids ) et, à défaut, l'affilie au programme Healthy San Francisco , à condition que ses ressources ne dépassent pas 500 % du seuil de pauvreté fédéral 13 ( * ) . Les bénéficiaires du programme s'inscrivent ensuite auprès de la maison de santé (medical home) de leur choix, qui leur fournit les soins de base et les oriente, le cas échéant, vers des médecins spécialistes. Chaque bénéficiaire doit s'acquitter, tous les trimestres, d'une somme forfaitaire qui dépend de son niveau de revenu et s'échelonne entre zéro et 450 dollars.
Les employeurs participent au financement du programme. Depuis janvier 2008, les entreprises qui emploient au moins cinquante salariés ont l'obligation de contribuer à la prise en charge des dépenses de santé de leurs salariés qui travaillent à San Francisco (sans qu'il soit nécessaire que le salarié réside également dans la ville). Pour remplir cette obligation, l'employeur a le choix entre plusieurs options : il peut contracter une assurance pour ses salariés ; il peut leur rembourser directement une partie de leurs dépenses de santé ; il peut verser de l'argent sur un compte dédié à la prise en charge de ces dépenses ; il peut enfin décider de contribuer au financement de Healthy San Francisco , si le salarié est éligible au programme.
Depuis son lancement, près de 60 000 personnes ont bénéficié du programme et le nombre de ses adhérents s'établit, fin 2009, à 43 000. En 2008, San Francisco a dépensé 113 millions de dollars pour le financer : 33 millions proviennent des contributions des employeurs et des bénéficiaires du programme, 80 millions du budget général de la ville. La dépense par bénéficiaire s'établit à 280 dollars par mois, ce qui est nettement moins coûteux que ce qu'il faudrait débourser pour payer une assurance privée à toutes ces personnes.
|
La réponse à cette question est positive, comme le montre l'exemple du Massachussetts et la réforme avortée de 2007 en Californie. ? Depuis 2007, la quasi-totalité des résidents du Massachussetts a l'obligation de s'assurer contre le risque maladie ; à défaut, ils s'exposent à des pénalités financières. Les employeurs, sauf ceux qui emploient moins de dix salariés, ont l'obligation de contribuer au financement de l'assurance de leurs salariés. L'Etat prend en charge le coût de l'assurance des résidents dont le niveau de revenu est inférieur à 150 % du seuil de pauvreté fédéral et accorde des aides dégressives à ceux dont les revenus sont compris entre ce seuil et 300 % du seuil de pauvreté fédéral. ? En 2007 et au début de l'année 2008, le Parlement de Californie a examiné un projet de réforme inspiré de l'exemple du Massachussetts. Cependant, le Sénat de l'Etat, inquiet de ses implications financières, l'a finalement rejeté. Cette réforme aurait imposé aux entreprises de contribuer à l'assurance de leurs salariés ou de verser une pénalité. Tous les résidents auraient eu l'obligation de s'assurer. L'Etat aurait aidé financièrement les plus modestes et les critères d'éligibilité à Medi-Cal et à Healthy Families auraient été assouplis, afin de couvrir un plus grand nombre de Californiens.
Le projet de réforme adopté au niveau
fédéral partage beaucoup de traits communs avec le système
en vigueur au Massachussetts et avec celui qui aurait pu voir le jour en
Californie.
|
C. VERS UNE ASSURANCE MALADIE UNIVERSELLE ?
Pendant sa campagne présidentielle, Barack Obama s'était engagé à réformer l'assurance maladie et à l'étendre à tous les Américains. Une fois élu, le nouveau Président a d'abord défini ce que devaient être, selon lui, les grandes lignes de la réforme puis il a laissé le soin au Congrès d'élaborer un texte de loi.
En adoptant cette méthode, le Président Obama a voulu tirer les leçons de l'échec de la réforme du système de santé tentée par son prédécesseur, Bill Clinton, au début des années 1990 : à l'époque, l'exécutif avait préparé un projet de réforme très détaillé que le Congrès avait finalement rejeté. Pour éviter la répétition d'un tel scénario, le Congrès s'est vu attribuer un rôle central dans la conception de la réforme.
Le Président Obama a cependant été obligé de reprendre la main, à la fin du processus législatif, pour conjurer un réel risque d'enlisement.
1. Les grandes lignes de la réforme définies par le Président Obama
Le 9 septembre 2009, soit la veille du départ de la délégation de la commission pour la Californie, le Président Obama a prononcé un discours devant le Congrès, dans lequel il a précisé les objectifs à atteindre et exclu certaines options.
a) Les options écartées
Le Président a estimé que certaines solutions ne pouvaient être retenues, au motif qu'elles entraîneraient une remise en cause trop radicale du modèle américain d'assurance maladie :
- il a d'abord rejeté l'idée d'une assurance publique obligatoire et universelle (« single-payer system ») , comparable à l'assurance maladie que nous connaissons en France ou à celle en vigueur au Canada ;
- il a également exclu l'option d'une libéralisation complète du marché de l'assurance, qui conduirait les entreprises à se désengager au profit d'un système d'assurance purement individuel.
La réforme doit plutôt s'appuyer sur les points forts du système américain et en corriger les points faibles.
b) Les trois piliers de la réforme
Le Président Obama a mis en avant trois éléments qui lui paraissent essentiels pour assurer le succès de la réforme.
En premier lieu, pour s'assurer du soutien d'une large partie de l'opinion, la réforme doit améliorer la situation des Américains qui disposent déjà d'une assurance.
A cette fin, les Américains qui sont satisfaits de leur assurance ne doivent pas être obligés d'en changer. Le marché de l'assurance doit seulement être mieux réglementé afin de mettre un terme à certaines pratiques abusives : les compagnies d'assurance ne doivent plus être autorisées à refuser un client en raison de son état de santé ; elles ne doivent plus pouvoir fixer une limite au montant de leurs remboursements ; le reste à charge pour l'assuré doit être plafonné ; enfin, les assureurs doivent prendre en charge diverses dépenses de prévention, sans surcoût pour l'assuré.
En second lieu, la réforme doit permettre aux Américains qui n'ont pas d'assurance de s'en procurer une à un prix raisonnable.
Dans ce but, une « bourse aux polices d'assurance » (Health Insurance Exchange) serait organisée : les assureurs seraient invités à proposer aux petites entreprises et aux particuliers des contrats d'assurance de base, standardisés, de manière à ce que la comparaison entre leurs prestations soit plus aisée. Des crédits d'impôt seraient mis en place pour permettre aux employeurs et aux individus qui n'en ont aujourd'hui pas les moyens de souscrire une assurance.
Enfin, chacun aurait l'obligation de s'assurer : les particuliers mais aussi les employeurs pour leurs salariés, à l'exception des plus petites entreprises pour lesquelles une telle contrainte paraît excessive.
Cette obligation vise à éviter que la collectivité soit contrainte d'assumer les dépenses de santé d'individus qui auraient négligé de s'assurer, alors qu'ils en avaient les moyens, et permet aussi d'égaliser les conditions de concurrence entre les entreprises.
c) Une question en débat
Le Président a laissé ouvert le débat sur la création d'une assurance publique, qui constituerait une alternative aux assurances privées.
Les défenseurs du projet d'assurance publique estiment qu'elle permettrait de réduire les coûts : l'assureur public, n'ayant pas à dégager de marge bénéficiaire, pourrait pratiquer des prix plus bas ; la concurrence avec les compagnies privées créerait ensuite une pression générale à la baisse des prix.
Ses adversaires, parmi lesquels on trouve notamment les assureurs privés, considèrent que la concurrence d'un assureur public serait déloyale et que cette nouvelle institution finirait, à terme, par dominer le marché.
Le Président s'est déclaré ouvert sur cette question, suggérant que des organismes de statut coopératif, à but non lucratif, pourraient remplir la même fonction sur le marché de l'assurance qu'une institution publique.
2. Les projets élaborés au Congrès
La Chambre des Représentants, l'équivalent de notre Assemblée nationale, et le Sénat des Etats-Unis ont adopté chacun leur projet de réforme. Ces projets étaient voisins, même si celui de la Chambre était plus ambitieux et coûteux que celui du Sénat. C'est finalement le projet sénatorial qui a prévalu.
a) Le projet de la Chambre des Représentants
Trois commissions permanentes ont participé à son élaboration : le Ways and Means Committee , en charge des impôts et des programmes sociaux, l' Energy and Commerce Committee , en charge, entre autres, de la santé, et l' Education and Labor Committee , pour l'aspect santé au travail.
Deux versions du projet ont été rendues publiques, la première dès le mois de juillet 2009 (proposition de loi HR 3200), la seconde à la fin du mois d'octobre ( Affordable Health Care for America Act , HR 3962).
Ce dernier projet est conforme aux orientations fixées par le Président Obama. Pour réformer le marché de l'assurance, il définit trois orientations essentielles :
- il prévoit d'abord de mieux réglementer l'activité des assureurs privés : ils n'auraient plus le droit de refuser un client en raison de son état de santé ni de fixer une limite au montant de leurs remboursements ; seuls trois critères pourraient être pris en compte pour faire varier le montant des primes d'assurance : l'âge de l'assuré, son lieu d'habitation et la taille de sa famille ;
- il vise ensuite à rendre le marché de l'assurance plus transparent et concurrentiel : un comité consultatif serait d'abord chargé de définir un contrat d'assurance « standard », ouvrant droit à toutes les prestations de base ; puis, à compter de 2013, les assureurs seraient invités à proposer sur un nouveau marché réglementé, dont le fonctionnement serait supervisé par l'administration, des produits d'assurance satisfaisant aux critères retenus pour ce produit standard et qui se distingueraient seulement par le montant du reste à charge pour l'assuré ; il est également prévu d'appliquer le droit de la concurrence aux compagnies d'assurance, ce qui n'est pas le cas actuellement, dans le but de briser les quasi-monopoles ou les oligopoles qui se sont formés dans certains Etats ;
- un régime public d'assurance maladie serait institué : géré par le ministère de la Santé, il aurait l'obligation de s'autofinancer ; ses ressources proviendraient des primes versées par ses clients et il ne pourrait recevoir aucune subvention de l'Etat fédéral, afin de ne pas créer de distorsions de concurrence avec les assureurs privés.
Pour permettre à tous les Américains de s'assurer, un nouveau dispositif associant subventions et pénalités serait mis en place :
- de nouvelles aides publiques seraient versées aux ménages dont le revenu annuel est supérieur au seuil d'éligibilité à Medicaid, mais inférieur à quatre fois le seuil de pauvreté défini au niveau fédéral ; le montant de ces aides serait dégressif avec le revenu des bénéficiaires ; elles devraient permettre à tous les Américains qui ne sont pas assurés par leur employeur de s'offrir une assurance individuelle ; ceux qui feraient le choix de ne pas s'assurer, en dépit de la création de cette aide, devraient s'acquitter d'une pénalité égale à 2,5 % de leur revenu brut ;
- les entreprises qui ne financent pas la couverture maladie de leurs salariés devraient verser une contribution calculée en pourcentage de leur masse salariale ; le taux de cette contribution serait progressif : les plus petites entreprises, celles dont la masse salariale est inférieure ou égale à 500 000 dollars par an, en seraient dispensées ; pour celles qui dépassent ce seuil, le taux serait de 2 % puis augmenterait jusqu'à atteindre 8 % pour une masse salariale supérieure à 750 000 dollars ; un nouveau crédit d'impôt serait mis en place, pendant les deux prochaines années, pour aider les petites entreprises à financer la couverture maladie de leurs salariés.
Enfin, les programmes Medicaid et Medicare seraient réformés :
- le programme Medicaid serait étendu : pourraient en bénéficier les individus et les familles dont le niveau de revenu ne dépasse pas 150 % du seuil de pauvreté fédéral ; compte tenu de la crise budgétaire qui affecte de nombreux Etats, cette extension serait financée, dans un premier temps, exclusivement par l'Etat fédéral ; les Etats fédérés ne seraient mis à contribution qu'à compter de 2015 ; par ailleurs, le montant des remboursements pratiqués par Medicaid, pour les soins de base, serait aligné sur ceux de Medicare, de manière à inciter un plus grand nombre de professionnels de santé à accepter les patients assurés par ce régime public ;
- le programme Medicare serait également renforcé, avec un meilleur remboursement des médicaments et une prise en charge intégrale des dépenses de prévention ; dans le même temps, ses gestionnaires seraient chargés de promouvoir une réorganisation du système de soins et d'expérimenter de nouvelles méthodes de rémunération des médecins et des hôpitaux, dans le but de dégager de substantielles économies.
Ce projet a été voté par la Chambre des Représentants le 7 novembre 2009, par une majorité étroite de 220 voix contre 215 . Un seul élu Républicain s'est prononcé en faveur du texte.
b) Le projet sénatorial
La commission en charge de la santé, de l'éducation, du travail et des retraites, commission Help (Health, Education, Labor and Pensions) , et celle en charge des finances ont d'abord élaboré chacune un projet de réforme. Le leader des sénateurs démocrates, Harry Reid (élu du Nevada), en lien avec les présidents des deux commissions et avec la Maison Blanche, a ensuite supervisé la rédaction d'un texte commun.
Le projet de la commission Help (ou Affordable Health Choices Act ) :
Ce projet, rendu public le 15 juillet 2009, est proche, dans son inspiration, de celui de la Chambre des Représentants. En particulier, il retient l'idée de créer un régime public d'assurance maladie, placé sous la responsabilité du ministre de la santé, et prévoit d'appliquer des pénalités aux particuliers qui choisiraient de ne pas s'assurer, ainsi qu'aux employeurs qui ne contribueraient pas au financement de l'assurance de leurs salariés (750 dollars par an et par salarié). Des subventions seraient versées aux particuliers et aux entreprises qui ont besoin d'une aide financière pour faire face au coût de leur assurance. Dans chaque Etat, une nouvelle structure administrative serait instituée, avec pour missions d'assister les personnes à la recherche d'une assurance maladie et de verser les aides destinées aux titulaires des plus bas revenus.
Le projet de la commission des finances (ou America's Healthy Future Act ) :
Ce projet se distingue des deux précédents sur un point essentiel : il écarte l'option d'une assurance publique et propose plutôt de créer de nouveaux assureurs à statut coopératif et à but non lucratif, dénommés Consumer Owned and Oriented Plans (Co-ops). Pour aider ces nouvelles structures à se mettre en place, et leur permettre de satisfaire aux ratios légaux de solvabilité, l'Etat fédéral leur apporterait 6 milliards de dollars de crédits budgétaires. Les Co-ops seraient en concurrence avec les assureurs privés pour proposer aux particuliers et aux petites entreprises des polices d'assurance à des prix raisonnables.
Politiquement, la question de la création ou non d'une assurance publique constitue un point de clivage important entre Démocrates et Républicains, ces derniers y étant vigoureusement opposés. L'objectif de la commission des finances du Sénat était donc de rallier à la réforme quelques Républicains modérés : un seul sénateur républicain, Olympia Snowe, du Maine, a cependant soutenu le texte en commission.
Le projet voté par le Sénat :
Le 24 décembre 2009, le Sénat a approuvé un texte proche de celui élaboré par sa commission des finances, avec un nouvel intitulé : The Patient Protection and Affordable Care Act . Le vote a été acquis par une majorité de soixante voix contre quarante ; la totalité des élus démocrates ont soutenu le texte et la totalité des Républicains s'y sont opposés.
Cette majorité, qui peut sembler confortable, est en réalité étroite : il existe en effet au Sénat américain une procédure d'obstruction, connue sous le nom de filibuster , qui permet à une minorité de sénateurs de bloquer indéfiniment l'examen d'un texte. Le seul moyen de surmonter cette obstruction est d'obtenir qu'une majorité qualifiée de soixante sénateurs décide la clôture des débats, pour passer au vote.
Certains Démocrates se sont en outre livrés à un véritable chantage avant d'accepter de voter le texte. Le sénateur Ben Nelson, du Nebraska, a notamment exigé que l'Etat fédéral prenne intégralement en charge les dépenses supplémentaires que la réforme pourrait occasionner, dans son Etat, au titre de Medicaid.
Pour permettre au plus grand nombre d'Américains de s'assurer , le projet sénatorial :
- interdit aux compagnies d'assurance d'opérer une discrimination entre leurs clients en fonction de leur état de santé ( pre-existing conditions ) ou de leur sexe ;
- crée, comme le projet de la Chambre des Représentants, une « bourse des polices d'assurance » ( health insurance exchange ), afin de permettre aux particuliers et aux petites entreprises de souscrire une assurance à un prix abordable ; pour faciliter leur comparaison, les différentes polices d'assurance seront standardisées et seront présentées sur un portail internet ouvert dans chaque Etat ;
- instaure un crédit d'impôt, dégressif avec le revenu, au bénéfice des individus et des familles dont le revenu est trop élevé pour qu'ils soient éligibles à Medicaid mais inférieur à 400 % du seuil de pauvreté fédéral ;
- plafonne le montant des dépenses de santé qui peut être laissé à la charge de l'assuré.
Le projet sénatorial prévoit d'appliquer une pénalité aux particuliers qui choisiraient de ne pas s'assurer, alors qu'ils auraient les moyens de le faire compte tenu des nouvelles aides mises en place, de même qu'aux entreprises qui ne proposeraient pas de contrat de groupe à leurs salariés (sauf si elles emploient moins de cinquante salariés). Les petites entreprises qui financent l'assurance de leurs salariés bénéficieraient en revanche d'un crédit d'impôt.
Concernant enfin les régimes d'assurance publics , le projet sénatorial prévoit notamment :
- de faire bénéficier de Medicaid tous les Américains de moins de soixante-cinq ans dont le revenue est inférieur à 133 % du seuil de pauvreté ;
- de garantir le niveau de financement du programme CHIP jusqu'en 2015 ;
- de promouvoir de nouvelles modalités d'organisation des soins et de rémunération des médecins pour ralentir l'évolution des dépenses de santé ;
- de mieux lutter contre la fraude.
c) L'épineuse question du financement
Les projets qui viennent d'être décrits ont un coût considérable, alors que le déficit de l'Etat fédéral est déjà très élevé (plus de dix points de Pib en 2009). Or, le Président Obama a demandé que la réforme n'augmente pas l'endettement du pays. Pour y parvenir, de nouvelles recettes doivent donc être trouvées et des économies réalisées dans le fonctionnement du système de santé.
Un organe du Congrès, neutre sur le plan politique, le Congressional Budget Office (CBO), est chargé d'évaluer l'impact financier des textes élaborés par les parlementaires.
|
Le projet de la Chambre des Représentants permettrait de couvrir 96 % de la population résidente de moins de soixante-cinq (vivant en situation régulière sur le sol américain), soit 36 millions de personnes de plus qu'aujourd'hui, et aurait pour effet de réduire le déficit du budget fédéral : - pour réaliser cette extension, l'Etat fédéral devrait dépenser 1 058 milliards de plus en dix ans : ces dépenses résulteraient principalement des subventions et des crédits d'impôts accordés aux particuliers et aux petites entreprises et de l'augmentation des crédits alloués à Medicaid ; elles seraient partiellement compensées par 168 milliards de recettes retirées des pénalités infligées aux particuliers et aux entreprises qui ne souscriraient pas d'assurance ; - les recettes de l'Etat fédéral seraient accrues de 574 milliards de dollars grâce à diverses mesures fiscales : l'impôt sur le revenu des ménages les plus aisés (percevant un revenu annuel brut de plus de 500 000 dollars pour un célibataire) serait notamment augmenté de 5,4 points, ce qui rapporterait, en dix ans, 460 milliards ; - par ailleurs, des mesures d'économies affectant Medicare et Medicaid permettraient de réduire les dépenses de 427 milliards sur dix ans. Au total, l'ensemble de ces mesures aboutiraient à une baisse du déficit de 109 milliards de dollars . Le projet sénatorial permettrait de couvrir 94 % de la population résidente de moins de soixante-cinq ans (en situation régulière) et réduirait le déficit de 130 milliards sur les dix prochaines années: - son coût brut est évalué à 848 milliards de dollars sur dix ans ; - des mesures d'économie permettraient de réduire les dépenses de 591 milliards sur la même période : en particulier, le rythme de revalorisation des remboursements effectués par Medicare et Medicaid auprès des médecins (sauf les généralistes) serait modéré et les remboursements consentis à certains hôpitaux seraient réduits ; - les recettes de l'Etat fédéral augmenteraient de 387 milliards de dollars : une nouvelle taxe, qui frapperait les polices d'assurance les plus coûteuses, devrait notamment rapporter 149 milliards en dix ans ; d'autres taxes, qui pèseraient sur les assureurs, les compagnies pharmaceutiques, les fabricants de matériel médical et les laboratoires, rapporteraient 102 milliards ; les particuliers et les entreprises qui ne contractent pas d'assurance s'acquitteraient de pénalités, à hauteur de 36 milliards ; le solde serait composé de diverses mesures budgétaires. Le CBO souligne cependant que ces estimations comportent encore de nombreux éléments d'incertitude, notamment en ce qui concerne le montant des économies escomptées. |
3. L'adoption du texte définitif
a) Une difficulté politique inattendue
Après l'adoption de ces deux projets de réforme, le processus législatif aurait dû être mené à son terme assez rapidement : un texte de compromis aurait été négocié, approuvé dans les mêmes termes par les deux chambres, puis promulgué par le Président Obama.
Le décès du sénateur du Massachussetts, Ted Kennedy, le 25 août 2009, et l'élection de son successeur, le républicain Scott Brown, le 19 janvier 2010, a cependant privé le Parti démocrate de la majorité qualifiée de soixante sénateurs nécessaire pour faire échec à toute tentative d'obstruction.
L'élection de Scott Brown, dans un Etat traditionnellement démocrate a révélé un certain désenchantement de l'électorat. Un sondage CNN/ Opinion Research effectué en décembre 2009 a montré que 56 % des Américains étaient hostiles au projet adopté par le Sénat et que 42 % seulement des Américains l'approuvaient. Les Républicains ont réussi à exploiter les inquiétudes de l'opinion concernant le coût de la réforme, sa complexité (les textes en discussion comptaient près de 2 500 pages) et le risque d'empiètement de l'Etat fédéral sur leurs choix en matière d'assurance et de santé.
Ce contexte plus difficile a incité le Président Obama à reprendre l'initiative : il a ainsi rendu public, le 22 février 2010, son propre projet de réforme , qui reprend beaucoup d'éléments contenus dans les projets débattus au Congrès.
Dans le projet de la Maison Blanche, l'Etat fédéral prendrait en charge, entre 2014 et 2017, la totalité des dépenses nouvelles résultant de l'augmentation du nombre de bénéficiaires de Medicaid ; après cette date, le taux de prise en charge diminuerait pour s'établir à 90 % à partir de 2020. Comme dans le projet sénatorial, une taxe frapperait les polices d'assurance les plus coûteuses, mais seulement à partir de 2018, de façon à laisser aux compagnies le temps d'ajuster éventuellement leurs tarifs. Une nouvelle autorité serait créée, au niveau fédéral, pour surveiller l'évolution des primes d'assurance.
Selon la Maison Blanche, ce projet occasionnerait 950 milliards de dollars de dépenses sur les dix prochaines années, permettant d'assurer 31 millions de personnes supplémentaires. Ces dépenses seraient plus que compensées par des mesures d'économies et par des hausses de recettes, de sorte que la réforme réduirait, au total, le déficit d'environ 100 milliards.
Le 25 février 2010, le Président Obama a invité une quarantaine d'élus républicains et démocrates à venir débattre de la réforme du système de santé. Ce débat, retransmis à la télévision, et qui a duré sept heures et demi, s'est conclu par une invitation à poursuivre les discussions pendant encore quelques semaines pour tenter de dégager un accord entre Républicains et Démocrates.
b) L'adoption définitive du texte du Sénat
Cette invitation au dialogue n'a cependant pas permis d'avancer vers un compromis.
C'est pourquoi, le 21 mars, la Chambre des Représentants a finalement adopté, sans modification, le texte sénatorial , par une majorité de 219 voix contre 213.
Définitivement adopté par le Congrès, le texte a ensuite été transmis au Président Obama qui l'a promulgué le 23 mars.
c) La loi de réconciliation
Comme certains Représentants avaient des réserves sur le texte du Sénat, leur vote favorable a été obtenu en échange de l'engagement que ce texte serait modifié peu de temps après son entrée en vigueur . Au moment où elle adoptait le projet du Sénat, la Chambre a donc approuvé également un texte d'environ cent cinquante pages lui apportant quelques corrections.
Ce texte est intitulé loi de « réconciliation ». Il a, en effet, été adopté, le 25 mars, par le Sénat, selon la procédure dite de « réconciliation », introduite en 1974, initialement pour favoriser l'adoption du budget. Le recours à cette procédure accélérée interdit à une minorité de quarante sénateurs de faire obstacle à l'examen d'un texte.
La loi a été adoptée par cinquante-six voix, toutes démocrates, contre quarante-trois. Un ultime vote de confirmation est intervenu, le même jour, à la Chambre des Représentants : les sénateurs républicains avaient en effet soulevé des problèmes de procédure qui ont conduit à écarter du texte initial quelques dispositions mineures.
Le Président Obama a finalement promulgué le texte le 30 mars 2010.
|
Le projet sénatorial excluait les contrats de groupe déjà existants de l'application des nouvelles dispositions destinées à mieux protéger les assurés. La loi de réconciliation leur étend certaines dispositions protectrices : elle interdit, notamment, de fixer un plafond au montant des remboursements qu'un assureur est susceptible de verser à un client au cours de sa vie, elle interdit de résilier un contrat lorsque le patient tombe malade et elle fait bénéficier les enfants de l'assurance de leurs parents jusqu'à l'âge de vingt-six ans . Pour rendre les assurances plus abordables pour les personnes aux revenus modestes, la loi augmente légèrement le montant du crédit d'impôt qui leur est accordé : de cette façon, un ménage dont les revenus sont compris entre 133 % et 150 % du seuil de pauvreté fédéral n'aura à consacrer que 3 % à 4 % de ses revenus à son assurance santé (contre 4 % à 4,6 % dans le texte du Sénat) ; un ménage dont les revenus atteignent 400 % du seuil de pauvreté fédéral consacrera 9,5 % de ses revenus à son assurance (contre 9,8 % dans le texte sénatorial). La loi augmente également le montant des aides qui sont accordées aux ménages à faibles ressources pour les aider à assumer la part des dépenses de santé qui reste à leur charge : les ménages dont les revenus sont compris entre 100 % et 150 % du seuil de pauvreté fédéral n'auront plus à prendre en charge que 6 % du coût de leurs dépenses de santé (contre 10 % dans le projet sénatorial) ; ceux dont les revenus sont compris entre 150 % et 200 % de ce seuil s'acquitteront de 13 % des dépenses (contre 20 %) ; ceux dont les revenus sont compris entre 200 % et 250 % de ce seuil s'acquitteront de 27 % des dépenses (contre 30 %). Le régime des pénalités applicables aux personnes qui ne souscrivent pas d'assurance est modifié : elles sont réduites pour les personnes aux revenus faibles et moyens et alourdies pour les plus hauts revenus. La pénalité applicable aux entreprises de plus de cinquante salariés qui ne proposent pas d'assurance à leurs salariés est significativement augmentée : elle passe de 750 à 2 000 dollars pour chaque salarié employé à temps plein. Pour éviter que les entreprises ne soient dissuadées d'embaucher un cinquante et unième salarié, la loi prévoit cependant que les trente premiers salariés ne seront pas pris en compte au titre de cette pénalité. Concernant Medicaid , la loi de réconciliation accroît la contribution financière de l'Etat fédéral afin d'aider les Etats à assurer toutes les personnes dont le revenu est inférieur à 133 % du seuil de pauvreté fédéral. De 2014 à 2016, l'Etat fédéral prendra ainsi en charge 100 % des dépenses supplémentaires entraînées par l'expansion de Medicaid. Sa contribution diminuera ensuite graduellement, pour se stabiliser à 90 % à partir de 2020. Les Etats qui ont déjà pris des dispositions pour couvrir cette population verront eux aussi la contribution de l'Etat fédéral s'accroître. La loi de réconciliation supprime les dispositions spéciales applicables à certains Etats, notamment celles relatives au Nébraska. Enfin, le montant des remboursements effectués par Medicaid pour les médecins généralistes est aligné, en 2013 et 2014, sur ceux de Medicare ; ce surcroît de dépenses temporaires est entièrement pris en charge par l'Etat fédéral. En ce qui concerne Medicare , la loi de réconciliation prévoit d'abord de faire disparaître progressivement le « doughnut hole » (littéralement le « trou dans le beignet ») : les personnes couvertes par Medicaid doivent s'acquitter d'une partie de leurs dépenses de médicaments jusqu'à ce que le montant total de ces dépenses atteigne 2 830 dollars ; une fois ce seuil franchi, le patient s'acquitte de la totalité des dépenses ; lorsque les dépenses assumées par l'assuré atteignent un montant total de 4 450 dollars, le patient bascule dans un autre régime ( catastrophic coverage ) et il n'a plus alors à s'acquitter que d'une contribution modeste. En 2010, les assurés concernés par le « doughnut hole » recevront une aide de 250 dollars puis le niveau des remboursements sera amélioré de sorte qu'il disparaisse complètement en 2020. Des personnes de plus de soixante-cinq ans sont couvertes par le dispositif dit Medicare Advantage : elles sont assurées par une compagnie privée, généralement un HMO, qui a passé un contrat avec Medicare. Pour faire des économies, la loi de réconciliation prévoit de diminuer de près de 14 milliards de dollars les remboursements de Medicare à ces compagnies, en ciblant celles qui ont des coûts supérieurs à la moyenne, de manière à les inciter à rationaliser leur mode de fonctionnement. En matière de recettes , la loi de réconciliation réduit substantiellement la taxe applicable aux polices d'assurance les plus coûteuses : d'une part, cette taxe n'entrera en vigueur qu'en 2018, au lieu de 2013, d'autre part, le seuil de taxation est porté de 8 500 dollars à 10 200 dollars, pour une police d'assurance individuelle, et de 23 000 dollars à 27 500 dollars pour une famille. Pour compenser cette perte de recettes, la taxe sur les salaires, qui contribue au financement de Medicare, va frapper aussi les revenus du capital pour les contribuables dont les revenus annuels excèdent 200 000 dollars (pour un célibataire). De plus, la taxation des compagnies pharmaceutiques est accrue, passant de 22 à 27 milliards de dollars.
Des dispositions visent enfin à lutter contre la
fraude et les abus
dans le fonctionnement de Medicare et
Medicaid.
|
En tenant compte des modifications apportées par la loi de réconciliation, la réforme devrait permettre de couvrir 95 % des résidents américains contre le risque maladie et de réduire le déficit de l'Etat fédéral de 138 milliards sur les dix prochaines années.
II. À LA RECHERCHE D'UNE RATIONALISATION DU SYSTÈME DE SANTÉ
Outre l'extension de l'assurance maladie, les Américains sont confrontés à un deuxième défi : celui de la maîtrise de leurs dépenses de santé.
De tous les pays développés, les Etats-Unis sont en effet celui qui consacre la part la plus importante de sa richesse nationale à la santé. Pourtant, les Etats-Unis sont dans une position moyenne si l'on considère leurs principaux indicateurs de santé, ce qui suggère que l'efficacité de ces dépenses est modeste.
La recherche d'économies est d'autant plus indispensable que la réforme de l'assurance maladie devrait occasionner, on l'a vu, d'importantes dépenses supplémentaires au cours des dix prochaines années.
A. UNE MÉDIOCRE EFFICACITÉ DES DÉPENSES DE SANTÉ AMÉRICAINES
La part de la richesse nationale consacrée à la santé est beaucoup plus élevée aux Etats-Unis que dans tous les autres pays développés, sans bénéfice visible en termes de santé publique. S'il existe aux Etats-Unis des hôpitaux de réputation mondiale offrant à leurs patients les meilleurs traitements, tous les Américains n'ont pas accès à ces services de pointe et l'organisation d'ensemble du système de santé présente des déficiences.
1. Un montant très élevé de dépenses...
Les Etats-Unis consacrent aujourd'hui 16 % de leur Pib à la santé , soit un niveau supérieur d'environ 50 % à celui observé en France et le double de celui constaté au Royaume-Uni ou au Japon. La dépense de santé par habitant est proche de 7 300 dollars, alors qu'elle n'est que de 3 600 dollars en France ou en Allemagne et légèrement inférieure à 3 000 dollars au Royaume-Uni 14 ( * ) .
Comment expliquer cet écart ? D'une manière générale, les pays qui jouissent du niveau de revenu par habitant le plus élevé sont aussi ceux qui dépensent le plus pour la santé. On pourrait donc émettre l'hypothèse que ce différentiel s'explique simplement par le niveau de vie plus élevé des Américains. Cependant, l'OCDE effectue régulièrement des comparaisons entre pays qui démontrent que cette explication est insuffisante : même en tenant compte des écarts de niveau de vie, les Etats-Unis ont, en 2007, dépensé 750 milliards de dollars de plus que les autres pays développés.
Les Etats-Unis dépensent plus pour la
santé
que les autres pays développés
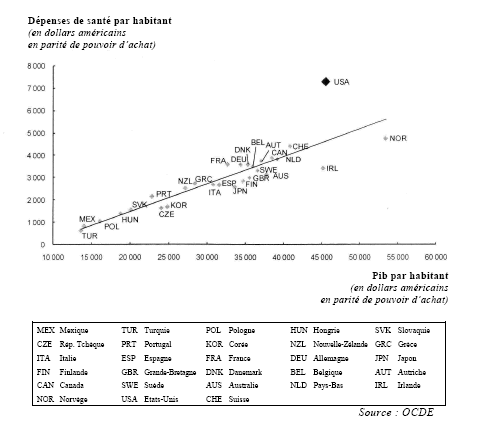
Des études ont été menées pour déterminer si cet écart pourrait s'expliquer par un état de santé plus dégradé de la population américaine. Il ne semble pas que ce soit le cas : si l'on considère la prévalence de cent vingt-deux maladies, à l'origine de 35 % des dépenses de santé américaines, on constate que ces maladies sont un peu moins répandues aux Etats-Unis qu'en France, en Grande-Bretagne ou en Allemagne. Ce résultat s'explique surtout par le fait que la population américaine est plus jeune que celle des pays d'Europe occidentale 15 ( * ) .
Depuis 1970, les dépenses de santé augmentent chaque année, en moyenne, de 2,4 points plus vite que le Pib. Si ce rythme se maintenait, elles représenteraient 50 % du Pib en 2050...
2. pour une performance moyenne...
Dans un récent rapport 16 ( * ) , la commission des finances du Sénat américain fait observer que : « Comparé aux autres pays industrialisés, la qualité de notre système de soins n'est pas à la hauteur de notre niveau d'investissement. Les Etats-Unis se classent derniers sur dix-neuf pays industrialisés par le nombre de décès qui pourraient être évités et vingt-neuvièmes sur trente-sept pour la mortalité infantile - à un niveau proche de la Slovaquie et de la Pologne et derrière Cuba et la Hongrie. Notre taux de mortalité infantile est le double de celui de la France et de l'Allemagne » 17 ( * ) . On pourrait ajouter que les Etats-Unis se classent seulement au trente-quatrième rang mondial pour l'espérance de vie et que les deux tiers des Américains souffrent d'un surpoids.
La commission des finances mentionne également les résultats de certaines études qui indiquent que les soins dispensés aux Etats-Unis sont parfois de faible qualité : « Les résultats des études qui établissent la faible qualité des soins reçus par certains patients sont choquants. Une étude réalisée, en 2003, par la Rand Corporation a montré que les patients adultes ne reçoivent, pour beaucoup de maladies, les soins recommandés que dans 55 % des cas. Les soins appropriés contre le diabète ne sont délivrés que dans 45 % des cas et ceux contre la pneumonie dans 39 % des cas. Les patients atteints d'un cancer du sein sont mieux pris en charge mais ne reçoivent cependant pas le traitement recommandé dans un quart des cas » .
Rappelons enfin que l'Organisation mondiale de la santé (OMS) avait, en 2000, classé le système de santé français au premier rang mondial, tandis que les Etats-Unis étaient placés seulement au trente-septième rang 18 ( * ) .
3. ...qui masque de forts contrastes
Ces résultats moyens, voire médiocres au regard des sommes engagés, peuvent surprendre dans la mesure où les Etats-Unis abritent quelques-uns des hôpitaux les plus réputés au monde, dans lesquels exercent des professionnels de grande qualité.
a) Des établissements de qualité inégale
La mission a visité, à Los Angeles, la clinique Cedars-Sinaï, qui accueille de nombreuses célébrités (la plus récente étant Johnny Hallyday) puis le Ronald Reagan Medical Center et le Mattel Children's hospital, qui dépendent de l'Université de Californie - Los Angeles (UCLA). Elle a pu apprécier la modernité de ces établissements, qui recourent aux meilleures technologies et offrent à leurs patients des conditions de confort exceptionnelles.
En 2009, la revue US News and World Report , qui évalue tous les ans la qualité des hôpitaux américains, a classé le Ronald Reagan UCLA Medical Center au troisième rang 19 ( * ) des meilleurs hôpitaux du pays.
A l'instar de nos centres hospitalo-universitaires (CHU), ces établissements accueillent des malades et mènent des activités de recherche et d'enseignement. L'intensité de la recherche conduite dans les meilleurs hôpitaux américains est impressionnante : en 2007, les cinq meilleurs hôpitaux du classement établi par US News and World Report ont ainsi réalisé plus d'essais cliniques que tous les établissements français ou allemands.
Nombre d'essais cliniques par pays
* D'après le classement de US News & World Report
2007
Source : Mc Kinsey Global Institute, National Institute of
Health ; US News & World Report
Le consul général de France à Los Angeles, David Martinon, a cependant rapporté à la mission des anecdotes qui attestent que des négligences caractérisées peuvent être commises dans certains établissements de santé américains. Une jeune touriste française, victime d'un accident de la route dans le Nevada, a par exemple été accueillie dans un hôpital local dans lequel les médecins, qui avaient pourtant procédé à des radiographies, n'ont pas repéré les fractures que des examens ultérieurs, effectués au Cedars-Sinaï, ont permis de révéler. Pire, l'adolescente avait été contrainte de quitter, dans de brefs délais, le premier hôpital, alors que les médecins du Cedars-Sinaï l'ont admise dans le service des grands brûlés...
Les établissements de santé américains paraissent donc de qualité très inégale. Sans doute des disparités existent-elles dans tous les pays, mais les écarts semblent plus importants aux Etats-Unis qu'ailleurs. On peut se demander si le caractère privé de nombreux établissements de santé ne les conduit pas à proposer des conditions d'accueil luxueuses, dans le but d'attirer les patients aisés, au détriment de dépenses plus directement liées à la santé publique qu'il pourrait être utile d'effectuer en d'autres points du territoire américain.
b) Un accès inégalitaire à la santé
Les statistiques disponibles montrent que les différentes communautés ont un accès inégal à la santé : le taux de mortalité infantile est par exemple de 13,63 pour mille chez les Noirs américains, soit le double de la moyenne nationale.
Les personnes non assurées souffrent aussi d'un accès plus restreint au système de santé. En 2008, près d'un quart d'entre elles ont renoncé à des soins pour des raisons financières, tandis que cette proportion n'est que de 4 % chez les personnes assurées 20 ( * ) . L'Institut de médecine de l'Académie des sciences américaine a estimé que 18 000 décès prématurés seraient dus, chaque année, à l'absence de couverture maladie d'une partie de la population.
B. QUELLES SONT LES CAUSES DE CETTE INFLATION DES DÉPENSES ?
Lors de leur visite à Oakland, les membres de la délégation ont été surpris lorsque Molly Porter, directrice de la formation de Kaiser Permanente, leur a affirmé que 30 % des dépenses de santé aux Etats-Unis ne sont pas médicalement justifiées . Ce chiffre considérable est pourtant étayé par de solides études, qui suggèrent que les dépenses pourraient être réduites de 700 milliards de dollars chaque année sans altérer la qualité des soins 21 ( * ) .
1. Les défauts du système d'assurance américain
On pourrait penser que la concurrence entre assureurs privés est un puissant facteur de baisse des coûts, mais la réalité semble plus nuancée.
a) Des coûts d'administration élevés
L'OCDE estime que 7 % des dépenses de santé aux Etats-Unis sont absorbées par des coûts administratifs, soit un pourcentage deux fois plus élevé que la moyenne de ses Etats membres (mais comparable à celui de la France ou de l'Allemagne).
Ce résultat n'est guère surprenant : aux Etats-Unis, chaque hôpital ou clinique, et chaque professionnel libéral, doit entretenir des relations avec plusieurs assureurs, qui commercialisent différentes polices d'assurance. Un travail administratif méticuleux doit donc être effectué avant de pouvoir facturer les honoraires médicaux.
Le directeur général du Cedars-Sinaï, Thomas Priselac, a par exemple expliqué à la mission devoir gérer une soixantaine de contrats d'assurance différents, obéissant chacun à des modalités spécifiques, sans compter les régimes publics Medicare et Medicaid qui lui fournissent 55 % de ses recettes. Le Cedars-Sinaï a établi une liste des prix des traitements qu'il dispense, reflétant leur coût et intégrant une marge bénéficiaire, mais cette liste n'a que peu de portée : en réalité, le niveau de remboursement pour un traitement donné est négocié avec chaque compagnie d'assurance et peut donc varier sensiblement selon le patient.
b) Les distorsions sur le marché de l'assurance
Un marché concentré
L' American Medical Association (AMA), puissante association des médecins américains, estime que le secteur de l'assurance maladie est aujourd'hui excessivement concentré, ce qui nuit à la concurrence et favorise une augmentation des tarifs.
En 2007, l'AMA a étudié la concentration du marché de l'assurance maladie dans 313 aires métropolitaines, réparties dans quarante-quatre Etats américains. Elle a abouti à la conclusion que dans 24 % d'entre elles, une compagnie contrôle au moins 70 % du marché ; dans 64 % d'entre elles, une compagnie a une part de marché d'au moins 50 % ; et dans 96 % d'entre elles, une compagnie a une part de marché d'au moins 30 %. La concurrence est donc assez réduite en de nombreux points du territoire américain.
Au cours de la dernière décennie, de nombreuses fusions-acquisitions ont eu lieu dans le secteur de l'assurance santé, ce qui permet aux deux plus grands assureurs, WellPoint et UnitedHealth Group, entreprises à but lucratif, de contrôler ensemble 36 % du marché américain.
Blue Cross/Blue Shield est un autre acteur majeur du secteur de l'assurance mais il n'apparaît qu'à la neuvième place du classement des plus grandes compagnies d'assurance en raison de son organisation, qui s'apparente à un système de franchise : dans chaque Etat, une entreprise locale paie pour avoir le droit d'utiliser cette marque.
|
Les dix premières compagnies d'assurance en
santé
|
|||||
|
Compagnie |
2003 |
2004 |
2005 |
2006 |
2007 |
|
WellPoint |
13 639 586 |
26 341 634 |
29 614 226 |
27 236 851 |
30 242 907 |
|
UnitedHealth Group |
16 802 904 |
19 559 601 |
22 760 633 |
21 684 629 |
17 080 995 |
|
Aetna |
12 369 535 |
11 773 930 |
13 469 716 |
14 172 723 |
13 861 191 |
|
Health Care Service Corporation |
8 814 679 |
10 255 866 |
11 600 860 |
12 262 905 |
12 109 624 |
|
Humana |
3 399 105 |
5 269 144 |
8 338 275 |
7 699 106 |
11 358 428 |
|
CIGNA HealthCare |
12 411 693 |
8 905 248 |
8 235 022 |
9 064 024 |
9 081 140 |
|
Kaiser Permanente |
8 559 253 |
8 469 428 |
9 247 593 |
8 825 581 |
8 846 616 |
|
Highmark |
3 895 982 |
3 682 686 |
4 701 478 |
4 739 178 |
4 832 863 |
|
Blue Cross/Blue Shield
|
4 824 626 |
4 760 816 |
4 705 305 |
4 937 591 |
4 570 981 |
|
HIP Health Plan of New York |
1 076 384 |
1 320 292 |
1 523 710 |
4 285 194 |
4 002 227 |
|
Source : AIS's 2003-2007 Health Plan Enrollment
Statistics :
|
|||||
Il existe, dans le droit américain de la concurrence, une clause qui fait échapper les compagnies d'assurance à l'application des règles de droit commun, ce qui a favorisé les ententes sur les prix, le partage des marchés ou l'apparition de positions dominantes. Le 24 février 2010, la Chambre des Représentants a adopté une proposition de loi qui tend à faire disparaître cette exemption.
Une distorsion fiscale
Lorsqu'un salarié est couvert dans le cadre d'un contrat de groupe, les sommes que lui verse son employeur pour qu'il s'acquitte de ses primes d'assurance sont exonérées d'impôt sur le revenu, de même que la part de son revenu que le salarié utilise pour s'acquitter de la fraction des primes d'assurance qui reste à sa charge.
Ces dispositions fiscales avantageuses visent à favoriser la diffusion des contrats de groupe. Elles ont cependant pour inconvénient d'encourager employeurs et salariés à sélectionner des polices d'assurance plus coûteuses qu'ils ne le feraient en l'absence d'incitation fiscale, puisque qu'une part de la dépense est assumée in fine par l'Etat fédéral.
Elles ont aussi pour effet de priver l'Etat fédéral de recettes considérables : le coût de l'ensemble des exonérations fiscales attachées aux contrats de groupe est ainsi estimé par le Congrès américain, en 2009, à 226 milliards de dollars 22 ( * ) .
En termes d'équité, ces exonérations sont contestables : elles bénéficient davantage aux hauts revenus, puisque ceux-ci sont soumis à des taux d'imposition plus élevés, et ne bénéficient pas, par construction, aux salariés les plus modestes puisque ceux-ci sont rarement assurés par leur employeur.
2. Un système de soins coûteux
Si le système de soins américain est si coûteux, ce n'est pas parce que les Américains consultent plus fréquemment leur médecin, mais plutôt parce que le prix d'une consultation y est plus élevé qu'ailleurs.
a) Un recours modéré au système de soins de la part des patients
Le nombre de médecins en activité aux Etats-Unis, rapporté à la population, est inférieur à la moyenne de l'OCDE, de même que le nombre de consultations médicales par habitant. Le nombre de lits d'hôpitaux disponibles pour les soins aigus et la durée moyenne de séjour des malades sont également inférieurs à la moyenne de l'OCDE.
On ne constate donc pas un recours excessif des Américains au système de soins qui expliquerait le niveau élevé des dépenses de santé.
|
Comparaison entre les Etats-Unis et la moyenne des pays de l'OCDE |
||
|
Etats-Unis |
Moyenne de l'OCDE |
|
|
Médecins en activité |
2,4 pour 1 000 habitants |
3,1 pour 1 000 habitants |
|
Consultations médicales |
3,8 par habitant |
6,8 par habitant |
|
Lits d'hôpitaux pour les soins aigus |
2,7 pour 1 000 habitants |
3,8 pour 1 000 habitants |
|
Sorties de l'hôpital |
126,3 pour 1 000 habitants |
157,8 pour 1 000 habitants |
|
Durée moyenne de séjour à l'hôpital pour soins aigus |
5,5 jours |
6,5 jours |
|
Source : OECD Health Data 2009 |
||
b) Des honoraires médicaux élevés
Les professionnels de santé américains gagnent très bien leur vie et le niveau élevé de leurs honoraires explique, en partie, l'écart de dépenses entre les Etats-Unis et les autres pays développés.
Selon l'OCDE, la rémunération d'un médecin généraliste américain (general physician) dépasse de 25 000 à 40 000 dollars celle d'un médecin généraliste britannique, allemand ou canadien ; l'écart avec la rémunération d'un généraliste français est évalué à 60 000 dollars.
Une étude de l'OCDE de 2007 indique que les hôpitaux américains facturent leurs prestations en moyenne 40 % plus cher que les hôpitaux des pays comparables. L'OCDE conduit actuellement une nouvelle étude qui suggère que cet écart a sans doute été sous-estimé et serait plutôt du simple au double...
Bien qu'elle ait manqué de temps, au cours de son déplacement, pour s'intéresser au secteur pharmaceutique, la mission rappelle que plusieurs études ont montré que le prix des médicaments est supérieur de 30 % à 50 % aux Etats-Unis par rapport à la moyenne de l'OCDE 23 ( * ) .
Les interlocuteurs de la mission ont avancé deux explications principales pour justifier le niveau élevé des honoraires médicaux aux Etats-Unis : d'une part, le coût des études de médecine, d'autre part, le coût des assurances que les médecins doivent souscrire pour faire face à une éventuelle condamnation à verser des dommages et intérêts en cas d'erreur médicale.
Sumi Sousa, conseillère santé de la présidente (Speaker) de l'Assemblée de Californie, a expliqué aux membres de la mission que l'endettement des jeunes médecins, à la fin de leurs études, est généralement compris entre 100 000 et 200 000 dollars, en raison des frais d'inscription élevés exigés par les facultés de médecine aux Etats-Unis.
Du fait de ce niveau d'endettement, les praticiens évitent de s'installer dans les zones socialement défavorisées , car les perspectives de gain y sont plus réduites, et ont tendance à privilégier la médecine de spécialité , plus rémunératrice, au détriment de la médecine générale. Sumi Sousa a indiqué qu'un généraliste gagne en moyenne 100 000 dollars par an, contre 200 000 dollars pour un spécialiste et 300 000 à 400 000 dollars pour un chirurgien.
Les médecins américains doivent également s'assurer contre le risque de condamnation en cas d'erreur médicale . Les patients n'hésitent pas à porter plainte en cas de problème et les caractéristiques du système de responsabilité civile américain aboutissent souvent à une condamnation du médecin à payer des dommages et intérêts élevés.
Elizabeth A. Mc Glynn, chercheur à la Rand Corporation, a rappelé aux membres de la mission que les avocats retirent une part importante de leurs revenus de ces procès et qu'ils sont, par ailleurs, un puissant soutien électoral (et financier) du Parti démocrate. Ceci explique que la réforme du droit de la responsabilité civile ne soit pas véritablement à l'ordre du jour. Il est seulement prévu que le sujet soit mis à l'étude et que des alternatives au système actuel soient évaluées.
3. Une tendance à la multiplication des actes
Une fois pris en charge par un médecin, le patient américain se voit souvent prescrire des examens et des soins plus nombreux et plus coûteux qu'ailleurs .
Le nombre de césariennes est par exemple supérieur de 25 % aux Etats-Unis à ce qu'il est dans la moyenne des pays de l'OCDE, l'installation de prothèses complètes du genou y est de 50 % plus fréquente et les procédures de revascularisation y sont deux fois plus nombreuses. Les médecins américains ont également recours deux fois plus souvent que leurs confrères de l'OCDE à des techniques d'examen coûteuses comme l'imagerie par résonance magnétique (IRM) ou la tomodensitométrie.
a) Une pratique « défensive » de la médecine
La plupart des médecins cherchent à se prémunir contre le risque de procès et de condamnation en multipliant les examens et les actes médicaux, dont beaucoup se révèlent finalement inutiles. Cette pratique est connue aux Etats-Unis sous le terme de « médecine défensive » (defensive medicine) .
Cette pratique semble très répandue : en 2008, un sondage réalisé dans l'Etat du Massachussetts a par exemple révélé que 83 % des médecins interrogés reconnaissent pratiquer ce type de médecine ; 25 % des IRM prescrites le seraient dans un but défensif.
b) Le paiement à l'acte
Plusieurs des interlocuteurs de la mission - que ce soit au Cedars-Sinaï, chez Kaiser Permanente ou à la Rand Corporation - ont estimé que le système de paiement à l'acte (fee-for-service) est un facteur important de hausse des dépenses.
Les médecins américains, tout comme leurs confrères français, sont rémunérés en fonction du nombre et de la nature des actes qu'ils effectuent. Ils ont donc financièrement intérêt à multiplier les consultations, les examens ou les soins puisque cela maximise leur revenu.
Certains membres de la mission, notamment le sénateur Gilbert Barbier, ont cependant fait valoir, pendant le déplacement, que les règles déontologiques des médecins leur interdisent de prescrire des actes qui ne seraient pas justifiés par l'état de santé du patient. Il est donc choquant de penser que des médecins puissent prescrire pour s'enrichir. D'autres, comme les sénateurs François Autain ou Jean Dessessard, ne partagent pas entièrement cette analyse : ils sont plus enclins à penser que l'attachement indiscutable de la profession médicale à ses règles déontologiques peut, parfois, céder devant l'appât du gain, qui est une passion humaine répandue.
c) Le cloisonnement du système de soins
Des gaspillages peuvent se produire lorsque des examens sont dupliqués parce que le personnel médical n'a pas accès aux résultats des premiers tests ou lorsque des patients se présentent aux urgences, alors que leur état ne le justifie pas, simplement parce qu'aucun médecin généraliste ne peut les recevoir. La fragmentation du système de santé américain, composé d'une myriade de financeurs et d'offreurs de soins, favorise de tels gaspillages.
La France est confrontée aux mêmes difficultés et le lancement, en 2004, du dossier médical personnel (DMP) visait justement à y répondre. Il n'existe pas aux Etats-Unis de projet analogue, mais des compagnies comme Kaiser Permanente, qui disposent de leur propre réseau de médecins de ville et d'hôpitaux, veillent à organiser un échange d'informations entre leurs praticiens.
C. LES PISTES DE SOLUTION
La mission a été intéressée par le modèle de Kaiser Permanente qui lui a été présenté à Oakland. S'il n'est pas réaliste d'envisager que ce modèle soit généralisé à l'ensemble des Etats-Unis, le projet qui vient d'être adopté par le Congrès propose d'expérimenter de nouvelles formes de rémunération des médecins et de nouvelles méthodes de coordination entre professionnels de santé, qui peuvent s'inspirer des pratiques en vigueur chez Kaiser.
1. Le modèle Kaiser Permanente
Fondée en 1945, Kaiser Permanente est une entreprise intégrée qui, à la fois, assure ses clients et les soigne : elle dispose, à cet effet, de son propre réseau de médecins et de ses propres hôpitaux. Les personnes assurées chez Kaiser ne peuvent se faire soigner que par les médecins ou dans les hôpitaux qui font partie de son réseau.
a) Une organisation propice à la maîtrise des dépenses
Chez Kaiser, les médecins ne sont pas rémunérés à l'acte mais sont salariés. Leur salaire est fixé par référence au revenu moyen des médecins dans la zone où ils sont installés. Ils ne sont donc pas incités à multiplier les actes.
En outre, Kaiser contrôle rigoureusement leur activité : ils reçoivent, chaque mois, un document qui évalue leurs résultats et les compare avec ceux de leurs confrères ainsi qu'avec les objectifs fixés par l'entreprise. Cette évaluation s'appuie sur des indicateurs de santé (nombre de tests de dépistage du cancer effectués, nombre de malades dont l'hypertension est sous contrôle, etc.) et sur des sondages effectués auprès des clients (degré de satisfaction, délai pour obtenir un rendez-vous ou une réponse à un courrier électronique...). Une fraction, comprise entre 5 % et 10 %, de la rémunération des médecins dépend de leur évaluation.
Ces dernières années, Kaiser a beaucoup investi dans son équipement informatique : tous ses clients disposent désormais d'un dossier médical consultable en ligne , auquel chaque médecin employé par Kaiser peut avoir accès. De plus, un logiciel aide le médecin à choisir, pour une pathologie donnée, le traitement le plus approprié.
Un comité national négocie avec les laboratoires le prix des médicaments. Kaiser emploie 80 % de génériques, ce qui est une source supplémentaire d'économies.
Cette organisation rigoureuse permet à Kaiser de pratiquer des tarifs inférieurs de 5 % à 10 % à ceux de ses concurrents, malgré d'importants investissements, dans l'informatique, tout en obtenant de bons résultats du point de vue de la santé de ses patients : selon Kaiser, ceux-ci ont par exemple une probabilité de mourir d'une maladie cardiaque inférieure de 30 % à la moyenne américaine.
b) Un modèle répandu en Californie
Kaiser n'est pas la seule entreprise à appliquer ce modèle, connu aux Etats-Unis sous le nom de Health Maintenance Organization (HMO). Elle est cependant la plus puissante, puisqu'elle assure 8,6 millions de personnes, emploie 166 000 salariés, dont 41 000 infirmières et 14 000 médecins, compte trente-cinq hôpitaux et produit un chiffre d'affaires annuel de 40 milliards de dollars. Mais Kaiser n'est présente que dans neuf Etats américains, ainsi que dans le district de Columbia, la Californie représentant de loin son marché le plus important.
Tous les HMO n'atteignent pas le même degré d'intégration que Kaiser : beaucoup d'assureurs passent des contrats avec des médecins et des hôpitaux pour constituer leur réseau, sans employer directement des professionnels de santé. Dans les HMO qui n'emploient pas directement leurs médecins, c'est le paiement par capitation qui est privilégié : le médecin perçoit chaque mois une somme forfaitaire pour chaque patient qui est inscrit à son cabinet, indépendamment du nombre d'actes effectués. Ainsi les médecins ne sont pas incités à multiplier les actes mais, au contraire, à rechercher la meilleure efficacité.
La Californie se distingue du reste des Etats-Unis par la place qu'y occupent les HMO : en 2008, 63 % des Californiens adhéraient à cette formule, alors que le chiffre était seulement de 32 % au niveau national. Cette prépondérance des HMO a contribué à y ralentir la hausse des dépenses de santé 24 ( * ) .
c) Un modèle qui ne peut être généralisé à l'ensemble des Etats-Unis
Les membres de la mission se sont étonnés, lors de leur entretien chez Kaiser, que l'entreprise, qui détient certes une part de marché importante en Californie, ne domine pas encore plus fortement le marché : pourquoi les clients ne choisissent-ils pas tous Kaiser, si ses prix sont plus bas et que la qualité des soins y est satisfaisante ?
Non sans quelques réticences, Molly Porter, directrice de la formation chez Kaiser, a fini par expliquer que le modèle suivi par son entreprise suscite de la méfiance chez un bon nombre d'Américains : Kaiser a même été accusée d'organiser une médecine socialisée pratiquée par des médecins communistes...
Ces réactions excessives révèlent cependant que le modèle Kaiser heurte les valeurs individualistes de beaucoup d'Américains, qui veulent pouvoir choisir librement leur médecin. Même si le réseau de Kaiser compte cinq cents médecins à Oakland, certains clients jugent par exemple cette offre encore trop restreinte.
Au niveau national, les HMO perdent du terrain depuis le milieu des années quatre-vingt-dix : après avoir beaucoup progressé dans les années quatre-vingt, à une époque où l'augmentation rapide des dépenses de santé était déjà un motif de préoccupation, les clients s'en sont détournés pour retrouver une plus grande liberté de choix de leur médecin ou de leur hôpital.
Les HMO reculent au profit de l'autre modèle d'assurance connu aux Etats-Unis, le preferred provider organization (PPO). Le client qui a signé un contrat de type PPO peut s'adresser au médecin de son choix ; le taux de remboursement appliqué est simplement moins élevé si le médecin est en dehors du réseau constitué par l'assureur.
Outre l'attachement des Américains à la liberté de choix de leur médecin, le développement des PPO a une autre cause : les employeurs, inquiets devant la hausse des primes d'assurance, ont tendance à privilégier de plus en plus les contrats de groupe qui laissent une part significative des dépenses à la charge de leurs salariés. Or, les contrats de type PPO, qui prévoient un paiement à l'acte des médecins, s'y prêtent mieux que les contrats de type HMO, qui offrent au patient une prise en charge plus globale.
2. Les mesures d'économie prévues par la réforme
La réforme qui vient d'être adoptée par le Congrès est principalement consacrée à la réforme de l'assurance maladie. Elle comporte toutefois un ensemble de dispositions qui visent à ralentir la progression des dépenses de santé, notamment en favorisant la prévention et en expérimentant de nouvelles modalités de rémunération des médecins.
a) Renforcer la prévention
Le système de soins américains est surtout orienté vers l'administration de traitements curatifs. Le développement d'actions de prévention permettrait certainement de réaliser des économies substantielles . En effet, la consommation d'alcool et de tabac, l'obésité, le manque d'activités physiques favorisent l'apparition de nombreuses pathologies qui pourraient être évitées si les Américains modifiaient leur mode de vie.
La réforme prévoit ainsi que Medicare et Medicaid prennent désormais en charge intégralement le coût de certaines actions de prévention recommandées par le corps médical. Des programmes locaux de prévention seront encouragés. Une visite de prévention annuelle sera prise en charge par Medicare, ce qui permettra à toutes les personnes suivies de recevoir des conseils personnalisés.
|
Les entretiens que les membres de la mission ont eus avec différents responsables de la ville de San Francisco leur ont permis de s'informer sur la politique de prévention qui y est conduite. Les autorités locales veillent à encourager l'exercice physique, une nutrition saine ou encore l'utilisation de la bicyclette, en s'appuyant notamment sur le réseau d'écoles et d'établissements de santé de la ville. Elles s'efforcent également de prendre en compte les incidences de la pollution sur la santé, en évitant, par exemple, de construire des logements trop près des grands axes de circulation routière. Un programme dédié aux personnes sans domicile fixe a été institué, pour aider notamment celles qui souffrent d'alcoolisme ou qui consomment de la drogue.
La ville lutte aussi contre la propagation de
l'épidémie de sida en encourageant la prévention et le
dépistage et en rendant des seringues disponibles dans les pharmacies
pour limiter les contaminations par la voie de la consommation de drogues.
|
b) Renforcer la place du médecin généraliste et améliorer la coordination des soins
Pour augmenter le revenu des médecins généralistes, et rendre cette carrière plus attractive, la réforme majore de 10 %, mais seulement pendant cinq ans, le montant des remboursements effectués par Medicare.
De nouvelles modalités d'association entre les médecins de ville et les hôpitaux seront expérimentées dans le but d'améliorer la coordination des soins : médecins et hôpitaux pourront se partager une partie des économies que leur meilleure organisation permettra à Medicare de réaliser.
c) Expérimenter de nouvelles méthodes de rémunération des médecins
Des dispositions visent à expérimenter et à évaluer des modalités de rémunération des médecins qui lieraient leur revenu à la qualité des soins délivrés et non plus au volume d'actes accomplis.
Une expérimentation, lancée par Medicare en 2009, qui consiste à rémunérer les médecins de ville ou les hôpitaux sur une base forfaitaire (« bundled payment ») va être étendue. Avec ce système, lorsqu'il assure le suivi d'un patient atteint d'une maladie chronique, le diabète par exemple, le médecin reçoit une somme fixe, et non plus des honoraires pour chaque consultation, ce qui l'encourage à rechercher les modalités de traitement les plus efficaces. De la même façon, l'hôpital perçoit une somme globale pour réaliser une opération donnée, implanter une prothèse de la hanche par exemple, plutôt que des paiements séparés correspondant aux différents services fournis par les professionnels de santé impliqués dans l'opération.
Pour aller plus loin, il est prévu de créer un Centre pour l'innovation dans Medicare et Medicaid, chargé d'expérimenter de nouvelles méthodes d'organisations des soins et de paiement des médecins. Un comité de quinze membres (Independent Payment Advisory Board) sera chargé d'adresser au Congrès des recommandations en vue d'une meilleure maîtrise des dépenses de santé.
*
* *
Il a fallu plus d'un an d'efforts, après la prise de fonction du Président Obama, pour faire aboutir la réforme du système de santé.
Ce long délai s'explique, en partie, par des raisons institutionnelles : aux Etats-Unis, le processus législatif est particulièrement lent et complexe et une minorité active peut, au Sénat, empêcher l'adoption d'un texte.
L'hostilité des Républicains au projet reflète cependant les réticences d'un grand nombre d'Américains. Aux Etats-Unis, l'idée selon laquelle il existerait un droit à la santé, que la puissance publique devrait garantir, est loin de faire l'unanimité . Au contraire, beaucoup pensent que chaque citoyen a le devoir d'être autonome et a la responsabilité de se prendre en charge, sans dépendre de la collectivité. Alors que les élections de mi-mandat, qui vont renouveler la totalité de la Chambre des Représentants et un tiers du Sénat, approchent - elles auront lieu en novembre - certains élus démocrates ont hésité à approuver un projet devenu plutôt impopulaire dans l'opinion.
L'adoption de la réforme constitue toutefois un événement historique, qui permet aux Etats-Unis de rejoindre le groupe des pays développés qui assurent tous leurs citoyens contre le risque maladie. Elle devrait donner un nouvel élan à la présidence de Barack Obama, dans l'attente du verdict que rendront les électeurs à la fin de l'année.
TRAVAUX DE LA COMMISSION
Réunie le mercredi 24 mars 2010 sous la présidence de Muguette Dini, présidente, la commission a entendu une communication sur la réforme du système de santé aux Etats Unis présentée par Alain Vasselle au nom de la mission d'information effectuée en Californie .
Alain Vasselle a rappelé qu'une délégation de la commission a effectué un déplacement en Californie, du 10 au 18 septembre 2009, pour y étudier la réforme du système de santé voulue par l'administration Obama. Cette délégation s'est d'abord rendue à Sacramento, puis à San Francisco et à Los Angeles où elle a rencontré de nombreux interlocuteurs.
L'assurance maladie aux Etats-Unis peut être décrite comme un système mixte, dans la mesure où elle relève pour partie du secteur privé, pour partie du secteur public :
- un Américain sur deux est assuré dans le cadre d'un contrat de groupe proposé, et largement financé, par son employeur ;
- 4 % de la population souscrivent une assurance individuelle, dont ils assument totalement le coût ;
- les personnes âgées de plus de soixante-cinq ans sont couvertes par le programme public Medicare, qui est exclusivement financé par l'Etat fédéral ;
- enfin, quarante-cinq millions d'Américains disposant de faibles revenus sont couverts par le programme public Medicaid, qui est cofinancé par l'Etat fédéral et par les Etats fédérés, et dont l'organisation varie selon les territoires.
Depuis 1997, Medicaid est complété par le programme CHIP (Children's health insurance program), qui couvre près de cinq millions d'enfants dont les parents ne sont pas éligibles à Medicaid mais qui sont trop pauvres pour souscrire une assurance privée.
Ce faisant, le système laisse de côté environ quarante-cinq millions de personnes, soit 15 % de la population, qui ne disposent d'aucune assurance maladie. Si les personnes non assurées peuvent obtenir des soins d'urgence dans les hôpitaux ou s'adresser à des structures caritatives, elles subissent néanmoins un accès restreint au système de santé et peuvent se retrouver dans une situation financière délicate en cas de maladie.
Le système d'assurance maladie en vigueur en Californie présente un certain nombre de spécificités :
- comme les autres Etats, la Californie a décliné sur son territoire les programmes fédéraux Medicaid et CHIP. Elle est même allée au-delà des exigences de la législation fédérale en créant, dès 1998, le programme Healthy Kids, qui vise à garantir que tous les enfants de zéro à cinq ans disposent d'une assurance maladie. Ce programme, administré par les comtés, est financé par une taxe sur les cigarettes. Une trentaine de comtés, sur les cinquante-huit que compte la Californie, ont d'ailleurs pris des mesures complémentaires pour assurer tous les enfants jusqu'à l'âge de dix-huit ans ;
- le comté de San Francisco est encore plus protecteur que le reste de la Californie grâce à son programme Healthy San Francisco, qui garantit l'accès aux soins de tous ses résidents, y compris ceux en situation irrégulière. En échange d'une contribution modeste, les personnes dépourvues d'assurance sont inscrites auprès d'une maison de santé qui leur fournit les soins de base et les oriente, le cas échéant, vers des spécialistes.
Puis Alain Vasselle a présenté la réforme adoptée, voici quelques jours, par le Congrès des Etats-Unis. Le président Obama en a fixé les grandes orientations puis a laissé une grande liberté aux parlementaires pour l'élaborer. La Chambre des Représentants et le Sénat ont d'abord établi des projets concurrents. C'est finalement le projet sénatorial qui a prévalu : voté par la chambre haute le 24 décembre 2009, il a été approuvé, dans les mêmes termes, le 21 mars dernier, par la Chambre des Représentants. Le projet sénatorial s'est imposé non pas nécessairement pour ses qualités intrinsèques mais plutôt pour des raisons politiques : l'élection sénatoriale partielle qui s'est produite au mois de janvier a fait perdre au Parti démocrate la majorité qualifiée qui lui était nécessaire pour mettre un terme aux tentatives d'obstruction de l'opposition. Pour éviter l'enlisement, il est donc apparu que la seule solution consistait à faire approuver, sans modification, le projet sénatorial par la Chambre des Représentants.
A la différence de celui de la Chambre des Représentants, le projet sénatorial ne prévoit pas de créer un régime d'assurance public mais veut favoriser la constitution d'assureurs à statut coopératif et à but non lucratif, dont la présence sur le marché devrait encourager la baisse des prix. Il s'organise autour de trois axes majeurs :
- d'abord, mieux réglementer le marché de l'assurance, en interdisant certaines pratiques jugées abusives et en facilitant la comparaison des tarifs entre les polices d'assurance ;
- ensuite, imposer de nouvelles obligations : les entreprises, sauf les plus petites, devront proposer un contrat de groupe à leurs salariés ; à défaut, elles s'acquitteront d'une pénalité ; les particuliers qui ne sont pas couverts par un contrat de groupe auront l'obligation de souscrire une assurance individuelle ; une aide, dégressive en fonction du revenu, leur sera versée pour leur permettre de faire face à cette dépense ;
- enfin, étendre les programmes Medicare et Medicaid pour couvrir un plus grand nombre d'Américains et améliorer le niveau des remboursements.
La mise en oeuvre de cette réforme devrait permettre de couvrir 94 % de la population résidente de moins de soixante-cinq ans en situation régulière sur le sol américain, soit 32 millions de personnes supplémentaires.
Son coût brut est évalué à 850 milliards de dollars sur dix ans. Il serait compensé par des mesures d'économies et par des hausses d'impôts, frappant surtout les compagnies d'assurance et les laboratoires pharmaceutiques, de sorte que la réforme devrait, au total, réduire le déficit budgétaire de 130 milliards au cours des dix prochaines années.
Alain Vasselle a ensuite présenté l'organisation du système de soins aux Etats-Unis. Plusieurs études suggèrent que les dépenses de santé pourraient être réduites de 30 % aux Etats-Unis sans diminuer la qualité des soins. La réforme qui vient d'être votée par le Congrès vise à améliorer l'efficacité du système de soins pour affecter les économies ainsi réalisées à l'extension de l'assurance maladie.
Les Etats-Unis sont le pays qui dépense le plus pour la santé : 16 % du Pib contre 11 % en France. En regard, les résultats obtenus en matière de santé publique apparaissent médiocres : le taux de mortalité infantile est, par exemple, deux fois plus élevé aux Etats-Unis qu'en France et les Etats-Unis se classent seulement au 34e rang mondial pour l'espérance de vie. Plusieurs éléments peuvent être avancés pour expliquer cette situation :
- d'abord, l'accès à la santé est inégalitaire : les personnes non assurées se soignent mal et se rendent dans les services d'urgence lorsque leur état de santé est déjà dégradé, ce qui occasionne des coûts importants ;
- ensuite, le marché de l'assurance est très concentré en de nombreux points du territoire américain, ce qui limite la concurrence et ne favorise pas la baisse des prix ;
- le niveau des honoraires médicaux est plus élevé aux Etats-Unis que dans les autres pays développés, notamment pour deux raisons : les futurs médecins s'endettent pour financer leurs études et doivent ensuite rembourser une fois qu'ils sont installés ; ils doivent aussi s'assurer contre le risque d'erreur médicale dans un pays où les procès sont fréquents ;
- pour se prémunir contre le risque d'erreur médicale, les médecins ont tendance à pratiquer une médecine « défensive » : ils multiplient les examens, dont beaucoup se révèlent finalement inutiles, pour qu'on ne puisse pas leur reprocher d'avoir été négligents ;
- enfin, le paiement à l'acte peut être un facteur supplémentaire d'accroissement des dépenses, puisque le revenu des médecins dépend du nombre d'actes accomplis.
Un modèle est souvent cité en exemple, en matière de maîtrise des dépenses : celui de Kaiser Permanente, société dont le siège est basé à Oakland. Fondée en 1945, Kaiser est à la fois une compagnie d'assurance et un prestataire de soins : elle emploie ses propres médecins et dispose de ses propres hôpitaux et ses clients ont l'obligation de se faire soigner par eux. Elle met en oeuvre une politique rigoureuse de maîtrise des coûts. Les médecins qu'elle emploie ne sont pas rémunérés à l'acte mais salariés. Leur activité est évaluée tous les mois, par rapport à celle de leurs confrères et par rapport aux objectifs fixés par l'entreprise. Tous les clients disposent d'un dossier médical consultable en ligne, ce qui permet d'éviter d'effectuer des actes redondants. Enfin, 80 % des médicaments utilisés sont des génériques. Ces efforts permettent à l'entreprise de pratiquer des tarifs inférieurs de 5 à 10 % à ceux de ses concurrents, malgré des investissements importants dans son système informatique au cours des dernières années.
Le modèle Kaiser Permanente ne saurait cependant constituer une réponse à l'inflation des dépenses de santé à l'échelle des Etats-Unis : pour beaucoup d'Américains, en effet, ce système est trop contraignant et porte une atteinte excessive à la liberté de choix du médecin. La culture américaine est trop individualiste pour qu'une telle organisation se généralise.
La réforme votée par le Congrès retient donc des solutions plus réalistes :
- elle s'attache d'abord à renforcer la politique de prévention ;
- elle vise ensuite à mieux rembourser les médecins généralistes, afin d'encourager un plus grand nombre d'étudiants à opter pour la médecine générale plutôt que pour les spécialités ;
- médecins de ville et hôpitaux sont incités financièrement à travailler de manière plus coordonnée ;
- des expérimentations sont également prévues pour évaluer les avantages de nouvelles méthodes de rémunération des médecins et des hôpitaux sur une base forfaitaire ;
- un centre pour l'innovation dans Medicare et Medicaid sera créé pour concevoir et évaluer de nouvelles modalités de rémunération des médecins et d'organisation des soins afin de dégager des économies supplémentaires ; un comité consultatif de quinze membres sera également chargé de proposer au Congrès des mesures complémentaires pour ralentir la progression des dépenses de santé.
En conclusion, Alain Vasselle a fait observer que l'opinion publique et la classe politique sont très divisées sur cette réforme, qui a été votée avec les seules voix démocrates. L'hostilité d'une grande partie de la population trouve son origine dans la culture politique des Etats-Unis : beaucoup d'Américains se méfient de l'intervention de l'Etat et considèrent qu'il appartient à chacun de se procurer une couverture contre le risque maladie. Les Républicains estiment, en outre, que la réforme risque de creuser le déficit de l'Etat fédéral, en dépit des évaluations rassurantes mises en avant par les Démocrates.
Une nouvelle étape du processus législatif est maintenant engagée : comme certains élus à la Chambre des Représentants avaient des réserves sur le texte du Sénat, leur vote favorable a été obtenu en échange de l'engagement que le texte serait modifié peu de temps après son entrée en vigueur ; après avoir voté le texte du Sénat, la Chambre des Représentants a donc approuvé un deuxième texte, plus modeste, qui apporte quelques corrections au premier et qui va devoir être approuvé par le Sénat. Pour contourner le risque d'obstruction par l'opposition républicaine, il est prévu d'avoir recours à une procédure accélérée, dite de « réconciliation », initialement conçue pour faciliter l'adoption du budget ; les Républicains promettent de se battre contre ce qu'ils estiment être un détournement de procédure.
Ces questions procédurales ne sauraient cependant occulter la portée historique d'une réforme qui a été en débat pendant des décennies. Elle devrait permettre de réduire ce qui apparaît, vu d'Europe, comme une anomalie : l'absence de couverture maladie pour plusieurs dizaines de millions de personnes résidant dans le pays le plus puissant de la planète.
Jacqueline Alquier , elle-même membre de la mission d'information, a considéré que ce rapport synthétise, de façon très objective, les observations que la délégation a pu faire sur le terrain. Elle a souligné la distance culturelle entre la France et les Etats-Unis qui n'ont pas, à l'évidence, la même conception de l'égalité.
Paul Blanc s'est d'abord étonné que les Américains ne se soient pas davantage inspirés du modèle français d'assurance maladie, qui est pourtant très performant. Il a ensuite fait observer que l'espérance de vie des Américains, plus réduite qu'ailleurs, peut surtout s'expliquer par une mauvaise alimentation, source d'obésité et de diabète, et pas nécessairement par une mauvaise qualité des soins.
Egalement membre de la mission d'information, André Lardeux a souligné que cette réforme est la plus importante depuis la création de Medicare et Medicaid, voici quarante-cinq ans. Il n'est cependant pas certain qu'elle permette de ralentir l'évolution des dépenses de santé comme ses promoteurs l'escomptent. Une réforme du financement des partis et des campagnes électorales aux Etats-Unis serait nécessaire pour libérer les élus de l'influence des compagnies d'assurance qui ont tenté de faire obstacle à la réforme.
Catherine Procaccia s'est interrogée sur la vision que les Américains ont du système français.
Annie Jarraud-Vergnolle a elle aussi déploré l'influence du lobby des assureurs, avant d'insister sur l'écart entre les valeurs libérales qui dominent aux Etats-Unis et le modèle de solidarité à la française : un article récemment publié dans la presse a indiqué que les malades étaient parfois tirés au sort dans les hôpitaux, en raison de la pénurie de médecins... Elle a enfin demandé quelle appréciation on peut porter sur la qualité de la médecine américaine et si une partie du coût des soins reste à la charge du patient.
Gilbert Barbier , qui a participé au déplacement en Californie, a regretté que l'exposé du rapporteur ne mette pas suffisamment en évidence un point essentiel : la médecine américaine est la meilleure du monde et elle est à la pointe de la recherche. Il est vrai, en revanche, que la prévention a été trop longtemps négligée.
Alain Gournac s'est réjoui que les Américains s'orientent vers une meilleure régulation de leur système dominé par les assurances privées. La réforme a été difficile à faire accepter, même dans le camp démocrate, et elle ne résout pas le problème de la couverture des étrangers en situation irrégulière, pourtant nombreux aux Etats-Unis. Il a ensuite expliqué qu'un membre de sa famille résidant aux Etats-Unis, et assuré chez Kaiser, s'était vu refuser des soins d'urgence dans un hôpital et avait été transporté dans un autre établissement, appartenant au réseau de la compagnie, ce qui montre que ce modèle n'est pas la panacée. Enfin, on peut attendre de grands bénéfices d'une meilleure politique de prévention, notamment pour changer les habitudes en matière de nutrition.
Guy Fischer a demandé ce qu'il advient de l'assurance maladie des salariés si leur entreprise fait faillite. Il a déclaré se faire peu d'illusions sur les conséquences de la réforme aux Etats-Unis, qui ne permettra pas, vraisemblablement, de régler le problème de l'accès aux soins des plus démunis. On peut craindre que la France s'oriente vers le modèle américain en donnant une place toujours plus grande aux assurances privées.
Alain Vasselle a souligné qu'il est toujours enrichissant d'étudier des expériences étrangères afin d'avoir plus de recul sur notre propre modèle. S'il est vrai qu'une médecine de pointe est présente aux Etats-Unis, il n'est pas certain en revanche qu'elle soit accessible à tous. Le regard des Américains sur le modèle français d'assurance maladie dépend beaucoup de leur positionnement politique : si les Démocrates sont parfois admiratifs, les Républicains sont moins convaincus et considèrent qu'il revient à chaque citoyen de s'assurer.
Réagissant aux propos d'Alain Gournac, il a rappelé que les hôpitaux ont l'obligation de soigner les malades en cas d'urgence, ce qui conduit à penser que l'anecdote rapportée s'est produite en toute illégalité.
En dépit du problème d'obésité qui a été évoqué, les statistiques montrent que les Américains ne sont pas plus malades que les ressortissants des pays européens, notamment parce que la population américaine est un peu plus jeune. Ce n'est donc pas la prévalence des pathologies qui peut expliquer l'écart de dépenses entre les Etats-Unis et les autres pays développés.
Répondant à Annie Jarraud-Vergnolle, il a souligné que les tirages au sort relevés dans la presse ont certainement eu lieu dans des institutions à vocation caritative qui peuvent être confrontées, dans le contexte de crise actuelle, à une baisse de leurs ressources tandis que les besoins augmentent. Il a ajouté que les polices d'assurance prévoient généralement qu'une partie des dépenses reste à la charge de l'assuré.
Concernant les étrangers en situation irrégulière, une décision politique claire a été prise : ils ne sont pas pris en charge dans le cadre de la réforme. Enfin, en cas de faillite d'une entreprise, ses salariés perdent leur emploi et leur assurance, mais peuvent éventuellement devenir éligibles à Medicaid.
ANNEXE 1
-
DÉFINITION DU SEUIL DE PAUVRETÉ
|
Seuil de pauvreté aux Etats-Unis
|
|
|
(en dollars) |
|
|
Nombre de membres
|
Seuil de pauvreté |
|
1 |
10 830 |
|
2 |
14 570 |
|
3 |
18 310 |
|
4 |
22 050 |
|
5 |
25 790 |
|
6 |
29 530 |
|
7 |
33 270 |
|
8 |
37 010 |
|
Pour les familles de plus de huit personnes,
|
|
ANNEXE 2
-
PROGRAMME DE LA DÉLÉGATION DE LA COMMISSION DES
AFFAIRES SOCIALES EN CALIFORNIE
(10 - 18 septembre 2009)
|
Jeudi 10 septembre |
|
|
11h30 |
Départ de l'aéroport Roissy Charles-de-Gaulle |
|
14h20 |
Arrivée à l'aéroport de Los Angeles |
|
16h54 |
Départ de l'aéroport de Los Angeles |
|
18h14 |
Arrivée à l'aéroport de Sacramento |
|
Vendredi 11 septembre |
|
|
10h00-
|
Réunion au Capitole avec Sumi Sousa , conseillère santé de la « Speaker » de l'Assemblée, et David Panush , conseiller santé du « President Pro Tempore » |
|
12h30-14h00 |
Déjeuner |
|
14h00-
|
Transport vers le UC Davis Medical Center |
|
14h15-
|
UC Davis Medical Center - Présentation par Ann Madden Rice , CEO de UC Davis Medical Center sur « The Role of Public Teaching Hospitals in Californias's Health Care Systems » |
|
15h00-
|
Transport vers UC Davis Campus |
|
15h45-
|
Accueil par Jean-Xavier Guinard , Associate Vice-Provost |
|
16h00-
|
Entretien avec la chancelière de l'université UC Davis, Linda Katehi |
|
Lundi 14 septembre - San Francisco |
|
|
09h00-
|
Entretien avec les responsables du Département de santé publique (Department of Public Health) de la ville de San Francisco : Dr Catherine Dodd , conseillère du maire pour les questions de santé publique, Tangerine Brigham , director of San Francisco's Health Access Program , Barbara Garcia , deputy director of San Francisco's Department of Public Health , et Mitch Katz , director of San Francisco's Department of Public Health |
|
10h30-
|
Transfert vers la Progress Foundation |
|
10h45-
|
Rencontre avec les responsables de Human Services Network - une association regroupant cent dix associations à but non lucratif agissant pour le compte des autorités municipales dans les domaines de la santé, des affaires sociales, du logement, de l'éducation, de la lutte contre la pauvreté |
|
11h50-
|
Transfert vers Oakland |
|
12h30-
|
Déjeuner avec le maire d'Oakland, Ron Dellums , et des responsables de la ville et du comté d'Alameda dans le domaine de la santé |
|
14h30-
|
Transfert vers Emeryville |
|
15h00 |
Lancement de la première « BreathMobile » (clinique mobile de lutte contre l'asthme) pour les enfants des quartiers défavorisés à la Anna Yates Elementary School |
|
15h45-
|
Visite au siège national de Kaiser Permanente à
Oakland :
|
|
18h00-
|
Transfert vers la Résidence |
|
19h00 |
Réception à la Résidence du consul général avec les représentants de la communauté française de la Bay Area |
|
Mardi 15 septembre |
|
|
07h45 |
Départ vers l'aéroport de San Francisco |
|
09h34 |
Départ de San Francisco |
|
11h03 |
Arrivée à l'aéroport de Los Angeles |
|
12h00 |
Déjeuner |
|
14h30
|
Rendez-vous à la
City of Industry
avec des
représentants du
Department of Public Social
Services
|
|
Mercredi 16 septembre |
|
|
09h00-
|
Visite de la Saban Free Clinic
|
|
11h30 |
Visite du
Gay and Lesbian
Center
|
|
13h00 |
Déjeuner |
|
14h30 |
Visite de l'hôpital
Cedars-Sinaï
|
|
19h00 |
Dîner à la Résidence de France offert par le Consul général |
|
Jeudi 17 septembre |
|
|
09h00-
|
Rendez-vous au bureau de la Rand Corporation à Santa
Monica
|
|
11h30-
|
Visite du Saint John's Hospital |
|
13h30 |
Déjeuner |
|
15h00 |
Visite du UCLA Ronald Reagan Medical Center et du Mattel
Children's Hospital, discussion sur le système de santé
américain et sa réforme
|
|
Vendredi 18 septembre |
|
|
08h25 |
Retour à Paris |
* 1 Source : Employer Health Benefits - 2009 Annual Survey, by the Kaiser Family Foundation and Health Research and Educational Trust. Ces données ont été recueillies à partir d'un sondage réalisé auprès de deux mille employeurs comptant au moins trois salariés.
* 2 Les HMO sont présentés pages 44 à 46.
* 3 Cf. Todd P. Gilmer et Richard G. Kronick, « Hard times and health insurance : how many Americans will be uninsured by 2010 ? », Health Affairs Web exclusive, mai 2009. Les auteurs soulignent que le modèle qu'ils utilisent pour produire leur estimation tend à sous-estimer l'impact des pertes d'emploi sur l'assurance maladie des Américains. L'estimation qu'ils proposent serait donc un minimum.
* 4 Le seuil de pauvreté aux Etats-Unis, défini au niveau fédéral, varie en fonction de la composition du ménage. Le tableau en annexe p. 59 indique les seuils retenus pour l'année 2009.
* 5 Cf. « The uninsured - a primer. Key facts about Americans without health insurance », the Kaiser Foundation, octobre 2009, p. 9.
* 6 C'est le chiffre avancé par le Président Obama dans son discours prononcé devant le Congrès le 9 septembre 2009.
* 7 Le programme California Work Opportunity and Responsibility to Kids (CalWORKs) apporte une aide financière aux familles modestes et favorise le retour à l'emploi des personnes au chômage.
* 8 Le programme dénommé « Aid to Families with Dependent Children » a été remplacé en 1996 par un nouveau dispositif mais ses critères d'éligibilité continuent d'être utilisés pour déterminer l'éligibilité à Medi-Cal.
* 9 Cf. le tableau en annexe p. 59.
* 10 Le Suplemental Security Income (SSI) est une aide mensuelle versée par l'Etat fédéral aux personnes âgées ou handicapées ne disposant que de très faibles revenus, et qui vise à garantir à ses bénéficiaires un revenu de subsistance.
* 11 Cf. « The California Medicaid program at a glance », Kaiser Foundation, juin 2005.
* 12 Cf. « Los Angeles Healthy Kids improves access to care and health status. Longitudinal findings on the impact of Healthy Kids », par Embry Howell, Lisa Dubay, Sarah Benatar, Louise Palmer et Ian Hill, Urban's Institute Health Policy Center, Health policy briefs n° 26, décembre 2008.
* 13 Jusqu'en février 2009, le plafond de revenu était fixé à 300 % du seuil de pauvreté.
* 14 Les conversions entre devises sont effectuées en utilisant la méthode de parité de pouvoir d'achat, qui permet de tenir compte des différences de prix relatifs entre les pays.
* 15 Cf. « Accounting for the cost of US health care : a new look at why Americans spend more », rapport du McKinsey Global Institute, décembre 2008, p. 87-89.
* 16 Report on providing affordable, quality health care for all Americans and reducing the growth in health care spending, and for other purposes, Committee on finance, United States Senate, 19 octobre 2009, p. 3.
* 17 Traduction des auteurs.
* 18 World Health Report, OMS, 2000.
* 19 US News and World Report, août 2009, p. 86.
* 20 Ces chiffres sont issus de l'analyse, par la Kaiser Foundation, des données du National Health Interview Survey ; cette enquête, effectuée par le service en charge du recensement, permet de recueillir des données sur l'état de santé des Américains.
* 21 Cf. « Where can $ 700 billion in waste be cut annually from the US healthcare system ? », rapport par Robert Kelley, vice-président de Thomson Reuters, octobre 2009.
* 22 Cf. l'estimation produite par le Joint Committee on Taxation dans son document intitulé « Background materials for Senate Committee on Finance roundtable on health care financing », 8 mai 2009.
* 23 Les chiffres mentionnés dans cette section figurent dans un document de Mark Pearson, chef de la division Santé de l'OCDE : « Disparities in health expenditure accross OECD countries : why does the United States spend so much more than other countries ? », 30 septembre 2009.
* 24 En 1991, les dépenses de santé croissaient au même rythme en Californie et au niveau national ; en 2004, ce rythme était de 12 % inférieur en Californie.







