Rapport n° 158 (2010-2011) de Mme Brigitte BOUT , fait au nom de l'Office parlementaire d'évaluation des choix scientifiques et technologiques, déposé le 8 décembre 2010
Disponible au format PDF (2 Moctets)
-
REMERCIEMENTS
-
INTRODUCTION
-
PREMIÈRE PARTIE : LES
CARACTÉRISTIQUES DE L'OBÉSITÉ
-
I. UNE MALADIE COMPLEXE
-
A. DANS SON EVALUATION CLINIQUE
-
B. DANS SES DÉTERMINANTS
-
1. Le rôle de la
génétique
-
2. Les déterminants biologiques
-
(1) L'homéostasie
énergétique
-
(a) Les mécanismes biologiques de
l'homéostasie énergétique
-
(b) La régulation de la prise alimentaire
-
(i) La régulation à court terme de la
prise alimentaire
-
(ii) La régulation à long terme de la
prise alimentaire
-
(iii) L'obésité et les
dérèglements biologiques
-
(c) La régulation de la dépense
énergétique
-
(2) Les facteurs interférant avec
l'homéostasie énergétique
-
(1) L'homéostasie
énergétique
-
3. Les déterminants précoces de
l'obésité
-
4. Les facteurs psychologiques
-
5. Les comportements individuels
-
a) Le déterminisme des comportements
individuels
-
b) Les comportements favorisant le
développement de l'obésité
-
(1) La sédentarité
-
(2) Le temps passé devant un
écran
-
(3) La consommation de boissons sucrées
-
(4) Le grignotage
-
(5) Les troubles du comportement alimentaire
-
(a) L'hyperphagie boulimique
-
(b) La restriction cognitive
-
(6) La réduction du temps de sommeil
-
a) Le déterminisme des comportements
individuels
-
6. Les déterminants socioculturels et
économiques
-
a) Les déterminants socioculturels
-
(1) Le maintien de cultures nationales
alimentaires spécifiques
-
(2) Des différences significatives de
culture alimentaire entre les classes sociales
-
b) Le poids des contraintes
économiques
-
(1) Les inégalités sociales face
à l'obésité
-
(2) Contraintes budgétaires et prise
alimentaire
-
a) Les déterminants socioculturels
-
7. Les facteurs environnementaux
-
a) L'impact de la production de masse de biens
alimentaires
-
(1) La chute du prix des produits agricoles
-
(2) L'incitation à la consommation
-
(a) Par la publicité
-
(b) Par l'augmentation de la taille des
portions
-
(c) Par un accès illimité à
la nourriture
-
(3) Les modifications nutritionnelles
-
(a) L'augmentation de la part des lipides
-
(b) L'évolution qualitative de la
composition en acides gras des graisses utilisées
-
(i) Les acides gras de la série n-6
-
(ii) Les acides gras trans
-
(c) L'explosion des produits à forte
densité énergétique
-
(d) Le fort développement de la
consommation de fructose
-
(e) Le développement des produits
transformés ou la perte de contrôle sur le contenu de notre
alimentation
-
b) L'impact de la sédentarisation
-
(1) Dans notre activité
professionnelle
-
(2) Dans nos loisirs
-
(3) Dans notre vie quotidienne
-
c) L'impact du développement
technologique
-
d) Les
« nouveaux » déterminants de
l'obésité
-
(1) Le stress
-
(2) Les médicaments
-
(3) Les polluants et perturbateurs
endocriniens
-
e) L'obésité : une adaptation
physiologique ?
-
a) L'impact de la production de masse de biens
alimentaires
-
1. Le rôle de la
génétique
-
A. DANS SON EVALUATION CLINIQUE
-
II. UNE « VRAIE » MALADIE QUI
PEINE À ÊTRE RECONNUE
-
A. UNE
« VRAIE »MALADIE...
-
B. ... QUI PEINE À ÊTRE
RECONNUE
-
A. UNE
« VRAIE »MALADIE...
-
III. UNE MALADIE GRAVE
-
A. DE PAR LES COMPLICATIONS QU'ELLE
ENTRAÎNE
-
B. DE PAR LES STIGMATISATIONS QU'ELLE
INDUIT
-
C. DE PAR SON ÉVOLUTION
PRÉOCCUPANTE
-
1. Dans les pays développés comme
dans les pays en voie de développement
-
2. En France depuis le début des
années 90
-
a) 16,9 % d'adultes obèses et
34,2 % en surpoids
-
b) Le développement à long terme de
l'obésité chez les enfants
-
c) Une population qui devient obèse de plus
en plus tôt
-
d) Le développement de
l'obésité abdominale
-
e) Une population obèse de plus en plus
longtemps
-
f) L'obésité, miroir des
inégalités sociales
-
a) 16,9 % d'adultes obèses et
34,2 % en surpoids
-
1. Dans les pays développés comme
dans les pays en voie de développement
-
D. DE PAR LES COÛTS FINANCIERS QU'ELLE
IMPLIQUE
-
A. DE PAR LES COMPLICATIONS QU'ELLE
ENTRAÎNE
-
I. UNE MALADIE COMPLEXE
-
DEUXIÈME PARTIE : LES APPORTS DE LA
RECHERCHE EN MATIÈRE DE TRAITEMENT DE L'OBÉSITÉ
-
I. UNE MALADIE QUE LES THÉRAPIES
« CLASSIQUES » SONT INCAPABLES DE GUÉRIR
-
A. LES ÉCHECS DES THÉRAPIES
« CLASSIQUES »
-
1. L'échec des médicaments agissant
sur la prise alimentaire
-
2. La faible efficacité des
médicaments agissant sur l'absorption des nutriments
-
3. La relative frilosité de l'industrie
pharmaceutique
-
4. Les médicaments « hors
indication »
-
5. Les limites de la thérapie fondée
sur la diététique et l'activité physique
-
1. L'échec des médicaments agissant
sur la prise alimentaire
-
B. UNE SOLUTION RADICALE : LA CHIRURGIE
BARIATRIQUE
-
A. LES ÉCHECS DES THÉRAPIES
« CLASSIQUES »
-
II. DES VOIES DE RECHERCHE PROMETTEUSES MAIS
À MOYEN TERME
-
I. UNE MALADIE QUE LES THÉRAPIES
« CLASSIQUES » SONT INCAPABLES DE GUÉRIR
-
TROISIÈME PARTIE : LES APPORTS DE LA
RECHERCHE EN MATIÈRE DE PRÉVENTION DE
L'OBÉSITÉ
-
I. LA NÉCESSAIRE MAIS DIFFICILE VOIE DE LA
PRÉVENTION
-
II. LES APPORTS DE LA SCIENCE AFIN
D'AMÉLIORER L'EFFICACITÉ DES POLITIQUES DE
PRÉVENTION
-
A. L'UTILITÉ D'UNE PRÉVENTION
PRÉCOCE
-
B. LE RÔLE MAJEUR DE LA PRATIQUE DE
L'ACTIVITÉ PHYSIQUE ET DE LA LUTTE CONTRE LA
SÉDENTARITÉ
-
C. LES CARACTÉRISTIQUES D'UNE
PRÉVENTION PRIMAIRE EFFICACE
-
1. Une prévention primaire
démédicalisée
-
a) Une prévention qui distingue la gestion
du poids et l'amélioration de l'état général de
santé de la population à travers l'alimentation
-
b) Une prévention basée sur des
messages positifs et de nouvelles normes sociales
-
c) Une prévention qui évite la
cacophonie nutritionnelle
-
d) Une prévention qui se concentre sur
l'éducation alimentaire
-
a) Une prévention qui distingue la gestion
du poids et l'amélioration de l'état général de
santé de la population à travers l'alimentation
-
2. Une prévention ciblée sur les
populations à risques
-
1. Une prévention primaire
démédicalisée
-
D. LA MISE EN PLACE DE POLITIQUES DE
PRÉVENTION PLUS ENVIRONNEMENTALES
-
1. Les limites de la responsabilité
individuelle
-
2. Les politiques environnementales
envisageables
-
a) Les cibles
-
(1) Améliorer la qualité de l'offre
alimentaire
-
(2) Encourager l'accès à une
nourriture saine et abordable financièrement
-
(3) Modifier l'environnement afin d'encourager
l'activité physique
-
(4) Limiter l'exposition des enfants au
marketing
-
b) Les outils
-
(1) Les interventions de proximité et de
communauté
-
(2) Le « nudging »
-
(3) Le marketing social
-
(4) La coopération avec l'industrie
-
(a) Les chartes d'engagement volontaire de la
qualité nutritionnelle
-
(b) L'Observatoire de la qualité de
l'alimentation
-
(5) La réglementation
-
(6) Les politiques sectorielles
-
a) Les cibles
-
3. Des politiques jouant sur les
déterminants socio-économiques
-
1. Les limites de la responsabilité
individuelle
-
E. SYSTÉMATISER L'EXPÉRIMENTATION
ET L'ÉVALUATION SCIENTIFIQUE DES INTERVENTIONS
-
A. L'UTILITÉ D'UNE PRÉVENTION
PRÉCOCE
-
I. LA NÉCESSAIRE MAIS DIFFICILE VOIE DE LA
PRÉVENTION
-
QUATRIÈME PARTIE : L'ORGANISATION DE
LA RECHERCHE EN MATIÈRE D'OBÉSITÉ
-
I. DE NOMBREUSES INITIATIVES AFIN
D'AMÉLIORER LA QUALITÉ DE LA RECHERCHE
-
II. DES OBSTACLES PERSISTANTS À UNE
MEILLEURE RECHERCHE
-
A. LES OBSTACLES COMMUNS À TOUTES LES
DISCIPLINES
-
1. La multiplicité des financements
-
2. Les limites de l'Agence nationale de la
recherche
-
3. La multiplicité des
évaluations
-
4. Un métier toujours pas assez
valorisé et soumis à une pression croissante
-
5. Une réduction importante des fonctions
« support »
-
6. L'illisibilité du paysage
français de l'enseignement supérieur et de la recherche encore
accrue par le grand emprunt
-
1. La multiplicité des financements
-
B. LES OBSTACLES SPÉCIFIQUES À LA
RECHERCHE EN MATIÈRE D'OBÉSITÉ
-
A. LES OBSTACLES COMMUNS À TOUTES LES
DISCIPLINES
-
I. DE NOMBREUSES INITIATIVES AFIN
D'AMÉLIORER LA QUALITÉ DE LA RECHERCHE
-
CINQUIÈME PARTIE : LES
PROPOSITIONS
-
I. METTRE EN APPLICATION LES RECOMMANDATIONS
FAITES DANS LES NOMBREUX RAPPORTS DÉJÀ PUBLIÉS SUR LA
QUESTION DE L'OBÉSITÉ
-
II. RÉDUIRE LES INÉGALITÉS
SOCIOCULTURELLES ET ENCOURAGER L'INSERTION SOCIALE DES CATÉGORIES
SOCIO-PROFESSIONNELLES LES MOINS ÉLEVÉES
-
III. PRIVILÉGIER LES MESURES MODIFIANT
L'ENVIRON-NEMENT
-
IV. ELABORER UN PLAN DE PRÉVENTION
REPOSANT SUR CINQ PILIERS : UNE GOUVERNANCE NATIONALE
INTER-MINISTÉRIELLE, UN COMITÉ SCIENTIFIQUE, DES MESSAGES SUR LES
SYSTÈMES DE REPRÉSENTATION, DES ACTIONS LOCALES EN DIRECTION DES
POPULATIONS À RISQUE ET UNE ÉVALUATION SYSTÉMATIQUE ET
RÉGULIÈRE DE TOUTES LES MESURES PRISES
-
1. Instaurer une gouvernance nationale
interministérielle
-
2. Créer un comité scientifique
visant à recenser les acquis scientifiques à prendre en compte
dans l'élaboration d'un plan global de lutte contre
l'obésité
-
3. Favoriser l'élaboration de normes
sociales favorables à la santé en influençant les
systèmes de représentation
-
4. Cibler la prévention sur les
populations à risque au niveau local
-
5. Evaluer systématiquement et
régulièrement les mesures prises
-
1. Instaurer une gouvernance nationale
interministérielle
-
V. PROMOUVOIR LA DIVERSITÉ
CORPORELLE
-
VI. RÉGLEMENTER LES RÉGIMES
AMAIGRISSANTS
-
VII. DÉPISTER SYSTÉMATIQUEMENT
L'ADIPOSITÉ VISCÉRALE
-
VIII. DÉVELOPPER LA PRÉVENTION
PRÉCOCE
-
IX. ELARGIR LES DOMAINES DE RECHERCHE SUR
L'OBÉSITÉ
-
X. ELABORER UNE PROPOSITION DE LOI VISANT
À PROMOUVOIR UNE FRANCE ACTIVE QUI S'ALIMENTE SAINEMENT
-
I. METTRE EN APPLICATION LES RECOMMANDATIONS
FAITES DANS LES NOMBREUX RAPPORTS DÉJÀ PUBLIÉS SUR LA
QUESTION DE L'OBÉSITÉ
-
CONCLUSION
-
ANNEXE - PERSONNES AUDITIONNÉES
|
N° 3020 ASSEMBLÉE NATIONALE CONSTITUTION DU 4 OCTOBRE 1958 TREIZIÈME LÉGISLATURE |
N° 158 SÉNAT SESSION ORDINAIRE DE 2010-2011 |
|
Enregistré à la Présidence de l'Assemblée nationale |
Enregistré à la Présidence du Sénat |
|
le 8 décembre 2010 |
le 8 décembre 2010 |
OFFICE PARLEMENTAIRE D'ÉVALUATION
DES CHOIX SCIENTIFIQUES ET TECHNOLOGIQUES
RAPPORT
sur
l'organisation de la recherche et ses perspectives en matière de prévention et de traitement de l'obésité
Par
Mme Brigitte BOUT,
sénateur
|
Déposé sur le Bureau de l'Assemblée nationale par M. Claude BIRRAUX Président de l'Office. |
Déposé sur le Bureau du Sénat par Mme Brigitte BOUT Vice-Présidente de l'Office . |
||||
Composition de l'Office parlementaire d'évaluation
des choix scientifiques et technologiques
Président
MM. Claude BIRRAUX
Premier Vice-Président
N.
Vice-Présidents
|
M. Claude GATIGNOL, député |
Mme Brigitte BOUT, sénateur |
|
M. Pierre LASBORDES, député |
N. |
|
M. Jean-Yves Le DÉAUT, député |
M. Daniel RAOUL, sénateur |
|
Députés |
Sénateurs |
|
M. Christian BATAILLE |
M. Gilbert BARBIER |
|
M. Jean-Pierre BRARD |
M. Paul BLANC |
|
M. Alain CLAEYS |
Mme Marie-Christine BLANDIN |
|
M. Pierre COHEN |
M. Marcel-Pierre CLÉACH |
|
M. Jean-Pierre DOOR |
M. Roland COURTEAU |
|
Mme Geneviève FIORASO |
M. Marc DAUNIS |
|
M. Alain GEST |
M. Christian DEMUYNCK |
|
M. François GOULARD |
M. Marcel DENEUX |
|
M. Christian KERT |
M. Serge LAGAUCHE |
|
M. Michel LEJEUNE |
M. Hervey MAUREY |
|
M. Claude LETEURTRE |
M. Jean-Marc PASTOR |
|
Mme Bérengère POLETTI |
M. Xavier PINTAT |
|
M. Jean-Louis TOURAINE |
Mme Catherine PROCACCIA |
|
M. Jean-Sébastien VIALATTE |
M. Ivan RENAR |
|
M. Bruno SIDO |
|
|
M. Alain VASSELLE |
|
REMERCIEMENTS
L'auteur du rapport souhaite remercier l'ensemble des personnes entendues au cours des auditions et des déplacements.
Elle est également reconnaissante à tous ceux qui ont pris de leur temps pour lire le rapport et, à travers leurs remarques et leurs corrections, en ont amélioré la qualité et la lisibilité.
Enfin, l'auteur du rapport souhaite adresser un remerciement particulier à Gérard Ailhaud, Arnaud Basdevant, Anne Bouloumié, Francisco Bolaños, Pierre Cambon, Jean-Michel Chardigny, Karine Clément, Jean-Pierre Desprès, Martine Laville, Michèle Guerre Millo, Hervé Guillou, Dominique Langin, Serge Luquet, David Meyre, Thibault de Saint Pol et Chantal Simon qui ont fait preuve d'une grande disponibilité et d'une réactivité remarquable pour répondre à des questions ou compléter certaines parties en dépit d'engagements professionnels très prenants.
INTRODUCTION
Mesdames, Messieurs,
L'Office parlementaire d'évaluation des choix scientifiques et technologiques a été saisi le 28 mai 2009 par la commission des affaires sociales du Sénat, en application de l'article 6 ter de l'ordonnance n° 58-1100 du 17 novembre 1958, sur les apports de la recherche en matière de prévention et de traitement de l'obésité. L'Office m'a désignée rapporteur lors de sa réunion du 23 juin 2009.
Un nombre considérable d'études a été consacré à des recommandations pour prévenir et lutter contre l'obésité. La liste suivante, loin d'être exhaustive, est significative.
Il y a d'abord les rapports de parlementaires tels que :
- « Les nouveaux apports de la science et de la technologie à la qualité et à la sûreté des aliments », rapport de 2003 du sénateur Claude Saunier au nom de l'Office. Dans cette étude, notre collègue s'était notamment intéressé à la progression de l'obésité et avait prôné le lancement d'un plan national de prévention de l'obésité ;
- « Obésité : comprendre, aider, prévenir » : rapport de 2005 du sénateur Gérard Dériot au nom de l'Office parlementaire d'évaluation des politiques de santé et visant à améliorer l'efficacité de la politique de lutte contre l'obésité.
- « Faire de la lutte contre l'épidémie d'obésité et de surpoids une grande cause nationale », rapport d'information de la députée Valérie Boyer d'octobre 2008 qui énumère 83 propositions pour lutter efficacement contre ce fléau.
Il y a ensuite les publications des spécialistes dont voici quelques exemples :
- « Les recommandations pour le diagnostic, la prévention et le traitement de l'obésité » de l'Association Française d'Etudes et de Recherche sur l'Obésité (AFERO) de 1998 ;
- « Obésité : prévention et prise en charge de l'épidémie mondiale » de l'Organisation Mondiale de la Santé en 2003 ;
- « Avis sur la prévention de l'obésité infantile » du conseil national de l'alimentation de 2005 ;
- « Retrouver sa liberté de mouvement », rapport préparatoire de la commission prévention, sport et santé présidée par le Professeur Jean-François Toussaint ; octobre 2008 ;
- « Nouvelles approches de la prévention en santé publique », d'Olivier Oullier et Sarah Sauneron, Centre d'analyse stratégique ; 2010 ;
- « Preventing Chidhood Obesity ; Evidence Policy and Practice » de Elizabeth Waters, Boyd Swinburn, Jacob Seidell et Ricardo Uauy ; 2010;
- « Obesity and the Economics of Prevention » de Franco Sassi (publié par l'Organisation de Coopération et de Développement Economique) ; octobre 2010.
Enfin, le président de la République a créé en octobre 2009 une commission pour la prévention de l'obésité qui a rendu deux mois plus tard toute une série de recommandations afin de donner une nouvelle impulsion à la lutte contre l'obésité et de préparer le troisième plan national nutrition santé.
Compte tenu de la somme des travaux déjà publiés sur la question de l'obésité, il était hors de question de transformer cette étude en un énième rapport de recommandations pour prévenir et lutter contre l'obésité.
La démarche proposée est complémentaire et se focalise sur l'organisation et les apports de la recherche en matière de prévention et de traitement de l'obésité.
En effet, contrairement aux autres maladies, l'obésité est un sujet sur lequel chacun se sent compétent pour en parler dans la mesure où ses causes (et par voie de conséquence ses remèdes) paraissent simples à première vue : il suffit de manger moins et de bouger plus. Dans un contexte de médiatisation du poids et de l'idéal de minceur, la question de l'obésité est donc souvent réduite à des lieux communs sans rapport avec la complexité de ses déterminants.
En outre, au discours pseudo-scientifique s'ajoute souvent une connotation morale sur les personnes obèses qui tend à considérer l'obésité exclusivement comme un problème de comportement individuel et comme un manque de volonté.
L'un des objectifs de ce rapport est donc de mieux connaître les déterminants de l'obésité pour mettre un terme aux discours simplistes sur cette question et pouvoir mieux l'appréhender.
Par ailleurs, l'obésité est aujourd'hui une maladie que l'on ne sait pas ni guérir ni prévenir efficacement. Votre rapporteur a donc souhaité dresser un bilan de l'état des connaissances sur l'obésité et des pistes jugées prometteuses pour prévenir et traiter cette maladie.
En 2005, le sénateur Gérard Dériot avait commandé une étude à l'INSERM portant sur l'état des lieux des arguments scientifiques et des stratégies de santé publique qui fondaient les actions de prévention et de traitement de l'obésité.
Dans ce rapport, l'INSERM s'intéressait aux données épidémiologiques, aux déterminants biologiques, comportementaux et économiques de l'obésité. Il constatait que « la connaissance profonde des causes du phénomène et l'appréciation rationnelle de ses conséquences sur le plan de la santé individuelle et collective sont loin d'être parfaites et parallèlement aux mesures de santé publique qu'il convient de prendre afin d'enrayer cette progression, des progrès de connaissance sont nécessaires. ».
L'objectif de ce rapport est donc non seulement de vérifier si, dans les domaines de recherche que l'INSERM avait jugés insuffisamment explorés, le retard a été rattrapé, mais également de s'intéresser aux récents résultats obtenus et aux nouvelles pistes de recherche envisagées depuis la publication de ce rapport, il y a cinq ans.
L'obésité est un véritable défi sociétal, mais également économique puisqu'elle menace à terme notre système de santé. Les attentes vis-à-vis de la recherche sont donc très fortes afin d'orienter correctement les politiques de prévention et de traitement de l'obésité.
Par ailleurs, la globalisation a rattrapé depuis bien longtemps la recherche qui, avec l'innovation, constitue un élément déterminant de la compétitivité et de l'attractivité d'un pays. Les coopérations internationales se sont multipliées, mais la concurrence s'est également accrue.
Aux Etats-Unis, le National Institute of Health (NIH) a fait dès 2003 de la recherche sur l'obésité une priorité à travers la création de la « NIH Obesity Research Task Force ». L'idée directrice est de mobiliser l'ensemble des instituts du NIH dans une perspective interdisciplinaire.
La qualité de la recherche française en matière d'obésité est reconnue internationalement.
Ce rapport a vocation à évaluer son organisation afin de vérifier que son mode de fonctionnement, notamment en ce qui concerne les transferts des résultats de la recherche fondamentale vers la recherche appliquée, mais également les moyens qui lui sont consacrés, lui assurent l'excellence et l'efficacité souhaitées.
PREMIÈRE PARTIE : LES CARACTÉRISTIQUES DE L'OBÉSITÉ
I. UNE MALADIE COMPLEXE
A. DANS SON EVALUATION CLINIQUE
1. L'index de masse corporelle
L'obésité se définit comme une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé.
Comme le rappelle le professeur Arnaud Basdevant dans son ouvrage « Médecine de l'obésité », définir médicalement l'obésité suppose, en toute rigueur, que l'on soit capable d'évaluer la masse grasse dans l'organisme, ce qui requiert des méthodes sophistiquées et trop coûteuses pour être utilisées au quotidien. Une mesure simple pour définir l'obésité est l'Indice de masse corporelle (IMC).
L'IMC (ou indice de Quételet) est le rapport du poids sur le carré de la taille, exprimé en kg/m².
Il présente l'avantage d'être peu dépendant de la taille des individus adultes, d'être bien corrélé au risque de mortalité et morbidité et d'être représentatif de la masse grasse totale du corps.
Outre son utilisation facile (une toise et une balance sont suffisantes), l'IMC est la mesure la plus pertinente du surpoids et de l'obésité au niveau de la population car elle s'applique aux deux sexes et à toutes les tranches d'âge adulte.
Les valeurs retenues pour considérer les individus en surpoids ou obèses sont fondées sur l'approche probabiliste des compagnies d'assurance nord-américaines qui, dans les années 1950-1960, avaient identifié l'obésité comme un facteur de risque de morbidité et de mortalité cardiovasculaire. Un seuil a été fixé à partir duquel, selon les études épidémiologiques, la mortalité augmente rapidement.
|
Etat |
IMC |
|
Maigreur |
< 18,5 |
|
Etat de référence |
18,5 - 24,9 |
|
Surpoids |
25-29,9 |
|
Obésité Obésité sévère Obésité massive |
30- 34,9 35 - 39,9 = 40 |
Cette définition fondée sur une relation statistique épidémiologique a un intérêt en termes de santé publique pour définir des populations à risque et des stratégies préventives et thérapeutiques collectives.
2. Les limites de cet indicateur
Néanmoins, l'IMC connaît deux limites majeures.
D'une part, sa valeur prédictive individuelle est faible.
D'autre part, son caractère normatif risque d'enfermer la réflexion médicale dans le cadre arbitraire du « poids idéal théorique ».
(1) Une valeur prédictive individuelle faible
Il ne faut pas oublier que pour un même IMC, la composition corporelle peut être très différente d'un individu à l'autre en fonction, en particulier, de la musculature et du sexe. L'application de cet indice aux membres de l'équipe nationale de rugby les classerait tous dans la catégorie « obèses », confondant ainsi masse musculaire et masse grasse.
Comme le rappelle Thibaut de Saint Pol dans « Le corps désirable », en fait la composition corporelle est différente selon le sexe : les hommes développent plus de muscles et les femmes plus de masse grasse. Le poids « normal » d'une femme non ménopausée est constitué de 18 à 25 % de tissu adipeux alors que la part de ce dernier dans le poids d'un homme est compris entre 10 et 15 %. Au seuil du surpoids, la masse grasse représente 25 % chez les hommes et 33 % chez les femmes.
Par ailleurs, au cours du vieillissement, le ratio masse grasse sur masse maigre augmente, même si l'IMC se maintient. Il a ainsi été montré qu'un sujet de poids « normal » augmente sa masse grasse de plus de 10 kg entre 25 et 50 ans.
L'IMC ne tient pas non plus compte des caractéristiques ethniques ou nationales. Ces seuils ont été construits à partir de l'étude de données sur des populations caucasiennes. A titre d'exemple, les sujets polynésiens ont moins de masse grasse pour un même IMC, alors qu'au contraire, la masse grasse des Asiatiques est en moyenne plus élevée que celle des Caucasiens.
En outre, l'IMC ne donne aucune indication sur la localisation de la masse grasse, alors que les risques liés à l'obésité dépendent au moins autant de la répartition du tissu adipeux que de sa quantité.
Schématiquement, on distingue deux types de localisation de la masse grasse.
On parle d'obésité gynoïde quand l'excès de graisse se situe principalement au niveau des cuisses comme c'est habituellement le cas chez la femme ("culottes de cheval").
On parle d'obésité androïde (ou abdominale ou encore viscérale) quand les dépôts de graisses sont principalement au niveau abdominal.
L'excès de dépôts adipeux abdominaux est associé à une prévalence accrue de maladies métaboliques et vasculaires.
Les résultats présentés dans le schéma sont tirés de l'étude d'une cohorte de 43 581 infirmières américaines suivies entre 1986 et 1994.
Il apparaît que le risque de développer un diabète de type 2 s'accroît de manière linéaire avec l'augmentation du tour de taille. Ainsi, le risque pour une femme avec un tour de taille supérieur à 96 cm est 24 fois plus élevé que pour une femme dont le tour de taille est inférieur à 71 cm.
Tour de taille et risque de devenir diabétique
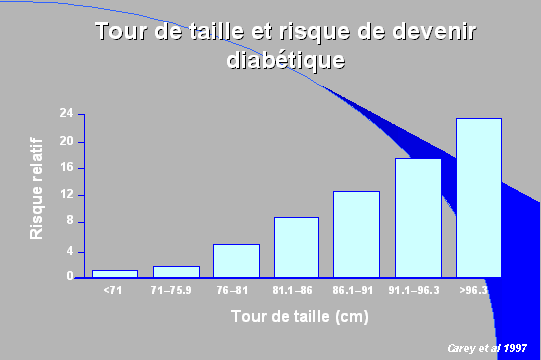 Source : Carey et al.
1997
Source : Carey et al.
1997
Par ailleurs, une méta-analyse des études prospectives sur la relation entre le tour de taille et les maladies cardiovasculaires montre que toute augmentation du tour de taille de 1 cm est associée à une augmentation de 2 % du risque cardiovasculaire après ajustement de l'âge et du traitement suivi par le patient.
En outre, la corrélation entre l'accroissement du tour de taille et l'augmentation du risque de diabète ou de survenue d'une maladie cardiovasculaire reste valable chez des sujets ayant un poids « normal » (soit un IMC < 25 kg/m2).
C'est ce qu'a démontré l'étude transversale IDEA (International Day for Evaluation of Abdominal Obesity).
Menée sur deux demi-journées, elle a mobilisé des médecins généralistes, tirés au sort, représentatifs de régions urbaines et rurales de chacun des 63 pays participants. L'enquête consistait à relever l'âge et la présence d'antécédents cardiaques ou de diabète, et à mesurer le tour de taille, le poids et la taille des participants, afin de déterminer leur indice de masse corporelle (IMC). Environ 170 000 patients, 69 409 hommes et 98 750 femmes, âgés de 18 à 80 ans, ont été inclus dans l'étude.
La prévalence du diabète chez les hommes
en fonction de l'IMC et du tour de taille
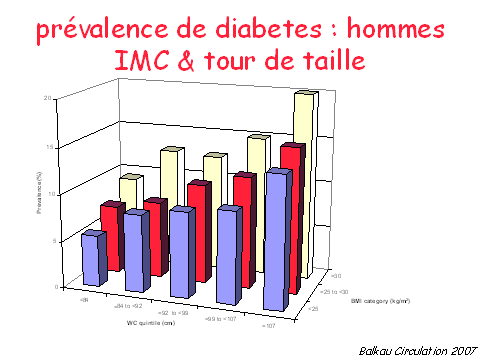
Source : Balkau Circulation 2007
Ainsi, pour un IMC de moins de 25, le taux de prévalence de diabète est de moins de 5 % pour les hommes dont le tour de taille est inférieur à 84 cm, alors qu'il est de plus de 10 % pour ceux dont le tour de taille est supérieur à 107 cm.
Par conséquent, le tour de taille apparaît comme un facteur de risque de maladie métabolique plus important que l'excès de masse grasse.
L'influence du tour de taille se retrouve dans l'analyse des facteurs de risque retenu pour diagnostiquer le syndrome métabolique 1 ( * ) . Trois des cinq facteurs de risque cardiométabolique suivants doivent être présents :
- l'obésité abdominale (un tour de taille = 102 cm pour les hommes et = 88 cm pour les femmes 2 ( * ) ) ;
- l'hypertension ;
- la glycémie à jeun élevée ;
- le taux élevé des triglycérides ;
- le faible niveau de cholestérol HDL.
L'IMC ne fait pas partie des critères retenus, contrairement à l'obésité abdominale.
(2) L'IMC et les risques de poids idéal théorique
Le caractère normatif de l'IMC risque d'enfermer la réflexion médicale dans le cadre arbitraire du « poids idéal théorique ».
Les développements précédents ont montré que la définition médicale de l'obésité est liée à ses conséquences néfastes en matière de santé. Néanmoins, l'outil de mesure retenu fait référence au poids qui renvoie lui-même à la corpulence et à l'apparence.
Or, cette dernière constitue un enjeu social avant d'être un enjeu de santé.
A cet égard, il est intéressant de voir comment les représentations de la corpulence « idéale » ont évolué avec le temps.
Comme le rappelle Jean-Pierre Poulain dans la partie de « Médecine sur l'obésité » consacrée à la sociologie de l'obésité, dans la plupart des cultures traditionnelles, l'idéal de beauté féminine est une beauté que l'on peut qualifier de « bien en chair ». Dans ces cultures, la capacité de stocker des matières grasses est considérée comme un signe de fertilité pour les femmes et, plus généralement, de bonne santé et de vitalité. Aussi, les individus présentant une forte adiposité atteignent souvent dans ces sociétés des positions sociales de pouvoir et de prestige. En effet, dans des contextes sociaux où les aliments sont rares, une forte corpulence est une qualité.
Le modèle esthétique de la minceur émerge au moment où se profile puis s'installe de façon durable l'abondance. Il permet de définir de nouveaux critères de distinction sociale entre les individus les plus aisés, soucieux de leur ligne, et les individus plus pauvres et souvent plus corpulents.
Cette distinction concerne surtout les femmes, notamment en France où les statistiques montrent que plus une femme est dans un ménage de niveau de vie élevé, plus sa taille est mince. Ce phénomène peut être la marque d'un mode de vie plus sain, mais il peut également renvoyer à l'existence d'une norme plus forte qui pousse au contrôle de son poids.
Or, la médicalisation du surpoids et de sa désignation comme pathologie à partir de la mesure de l'indice de masse corporelle renforce le contrôle social déjà existant sur le poids et contribue à l'illusion d'un poids idéal théorique.
Pourtant, comme le faisait remarquer le Pr Arnaud Basdevant dans un texte de synthèse de l'expertise INSERM sur l'obésité de l'enfant : « Préconiser la maigreur pour éviter l'obésité serait une proposition irréaliste, sans fondement et dangereuse. Il n'existe aucun argument pour définir un poids théorique auquel chacun devrait se référer de manière univoque : la zone de poids recommandable est large . »
Comme il a été indiqué précédemment, il est d'autant plus important de ne pas se focaliser uniquement sur l'IMC (et donc le poids) que la répartition de la masse grasse est un facteur de risque plus déterminant.
En outre, les situations individuelles sont éminemment variables et il importe de prendre en compte d'autres éléments tels que l'âge de constitution de l'obésité et son ancienneté, la composition corporelle, le mode de vie, autant d'éléments susceptibles de modifier la relation IMC-morbidité.
B. DANS SES DÉTERMINANTS
A première vue, les causes de l'obésité apparaissent simples : l'obésité résulte d'un déséquilibre énergétique dans lequel les entrées énergétiques sont supérieures aux sorties, conduisant ainsi à une accumulation de graisse dans l'organisme. En conséquence, si les individus mangeaient moins et bougeaient plus, le problème de l'obésité serait réglé.
Pourtant, une analyse approfondie de l'obésité montre rapidement les limites de cette explication.
En effet, elle ne permet pas de comprendre pourquoi, lorsqu'on soumet des sujets à un régime « grossissant », le nombre de kilos pris selon les individus peut varier du simple au double.
De même, elle est incapable d'expliquer l'importance du gradient social dans la prévalence de l'obésité. Ainsi, la dernière enquête Santé et soins médicaux de l'INSEE de 2003 (réalisée à partir de valeurs auto reportées) montre que 15 % des hommes ayant le brevet des collèges sont obèses, contre 5 % pour les hommes ayant un diplôme de l'enseignement supérieur.
En réalité, les déterminants de l'obésité sont nombreux et variables selon les individus.
Dans le document commandé par le gouvernement britannique à sa cellule chargée de la prospective, 108 déterminants ont été dénombrés influençant directement ou indirectement la balance énergétique, répartis dans 7 thématiques différentes 3 ( * ) .
En outre, à l'exception de la thématique portant sur la biologie, les autres thématiques se retrouvent aussi bien au niveau individuel qu'au niveau de la famille et au niveau de la société.
- 26 -
- 27 -
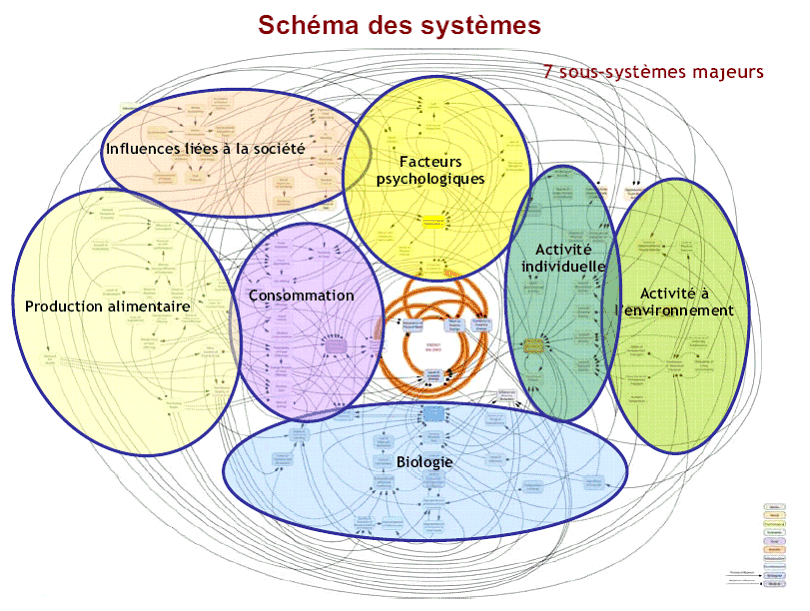
Source : Foresight (2007) Tackling Obesities: Future Choices - Project Report. Government Office for Science UK
Sans prétention à l'exhaustivité et en privilégiant l'aspect pédagogique, votre rapporteur a regroupé les déterminants de l'obésité en sept catégories : les déterminants génétiques, les déterminants biologiques, les déterminants précoces, les facteurs psychologiques, les comportements individuels, les déterminants économiques et sociaux et les déterminants liés au type de société dans laquelle nous vivons.
1. Le rôle de la génétique
(1) Le déterminisme génétique de l'obésité
Les vrais jumeaux (ou jumeaux monozygotes) ont un patrimoine identique. Plusieurs expériences menées sur des paires de jumeaux ont montré que la ressemblance en matière de corpulence est très liée aux gènes en commun .
Une étude suédoise publiée en 1990 s'est intéressée aux IMC de jumeaux monozygotes séparés en moyenne à 2,8 ans et les a comparés avec ceux de vrais jumeaux élevés ensemble, mais également avec ceux de faux jumeaux soit séparés, soit élevés ensemble. Au moment de l'étude, les participants avaient en moyenne 58,6 ans. 82 % des enfants avaient été séparés avant l'âge de 5 ans.
La quasi-absence de différence de corrélation de l'IMC entre les paires de jumeaux monozygotes séparés ou élevés ensemble et les grandes variations d'IMC entre jumeaux dizygotes, qu'ils aient été élevés ensemble ou séparés, confirment l'influence essentielle des facteurs génétiques.
|
Corrélation de l'IMC
|
Hommes |
Femmes |
|
Monozygotes séparés N= 93 x 2 |
0,70 |
0,66 |
|
Monozygotes élevés ensemble N= 154 x 2 |
0,74 |
0,66 |
|
Dizygotes séparés N= 218 x 2 |
0,15 |
0,25 |
|
Dizygotes élevés ensemble N= 206 x 2 |
0,33 |
0,27 |
Source : Stunkard and al, NEJM, 1990
L'existence de formes monogéniques d'obésité constitue également une preuve que l'obésité peut être causée par des mutations génétiques. Le rôle de 8 gènes d'obésité monogéniques a été identifié à ce jour.
L'obésité provoquée est souvent sévère mais pas automatiquement, et on observe une certaine hétérogénéité dans la présentation de l'obésité. Néanmoins, ces 8 gènes, s'ils sont associés à différents phénotypes (c'est-à-dire à des symptômes spécifiques, comme le montre la figure suivante), induisent tous une hyperphagie sévère et un manque de ressenti de la satiété lorsqu'ils sont mutés.
Les 8 gènes responsables d'obésité monogénique
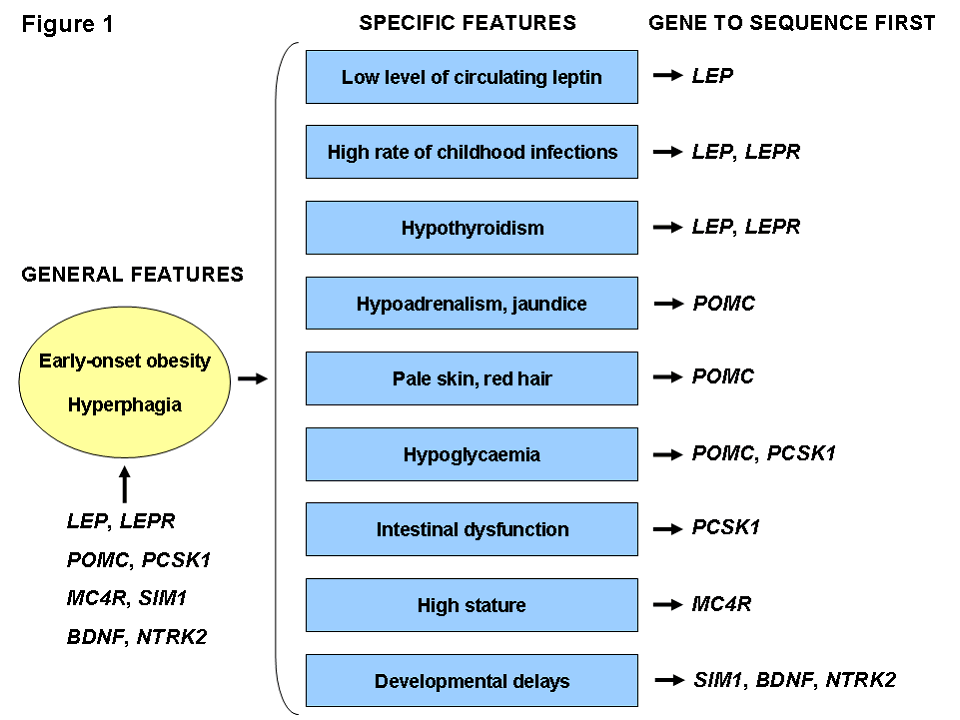
Source : David Meyre
Les mutations de gène MC4R représentent 2 % de formes d'obésité, les autres mutations sont beaucoup plus rares et concernent seulement une centaine d'individus dans le monde.
Il convient cependant d'ajouter qu'en plus de mutations rares à effet sévère, il a été trouvé dans 5 de ces 8 gènes (POMC, PCSK1, MC4R, SIM1, BDNF) des variants génétiques fréquents et présents dans les populations générales, qui augmentent modestement le risque d'obésité lorsqu'ils sont présents (augmentation du risque d'obésité comprise entre 10 et 35 % pour chaque copie supplémentaire de ces variants).
Il existe donc un continuum génétique entre les formes monogéniques (induites par un seul gène) et celles polygéniques (induites par l'accumulation de plusieurs copies à risque) d'obésité : dans un même gène, on peut trouver chez certains individus des mutations rares et très délétères suffisantes pour expliquer l'obésité. Pour d'autres personnes au contraire, on trouvera dans le même gène un variant génétique fréquent ayant un effet modeste sur la fonction ou l'expression du gène et augmentant légèrement le risque d'obésité.
(2) L'interaction gènes/environnement dans l'obésité commune
En réalité, la génétique seule n'est pas responsable de l'évolution récente de la prévalence de l'obésité. En effet, le patrimoine des populations est demeuré relativement stable au cours des siècles.
Dans la plupart des cas d'obésité commune, c'est plutôt l'interaction entre des gènes prédisposant à l'obésité et un environnement délétère qui explique le développement de l'obésité.
C'est ce que soulignait une étude québécoise publiée en 1990 en démontrant l'importance des gènes dans la réponse à l'environnement nutritionnel.
Cette étude testait la réponse de 12 paires de jumeaux à une suralimentation : pendant 100 jours, 6 jours sur 7, ils reçurent 1 000 kcalories supplémentaires. A la fin de l'expérience, les participants avaient pris en moyenne 8 kilos (les gains les plus faibles étant de 2 à 3 kilos, les plus importants allant jusqu'à 15 kilos).
Or, il y avait une ressemblance nettement plus marquée du gain de poids à l'intérieur de chaque paire de vrais jumeaux qu'entre les paires de jumeaux.
Néanmoins, selon les paramètres mesurés, cette ressemblance était plus ou moins grande, montrant ainsi que les différents phénotypes de l'obésité (IMC, graisse totale, sous-cutanée, abdominale, etc.) n'ont pas le même déterminisme génétique.
Comme le faisait remarquer Frédéric Fumeron dans un article de 2003 dans lequel il commentait cette expérience, « il est intéressant de constater que la plus forte ressemblance concernait des gains dans le rapport des circonférences taille/hanches et de graisse viscérale, indices de complications métaboliques de l'obésité. Ainsi, plus encore que l'obésité simple, les complications pourraient avoir une part génétique s'exprimant en interaction avec l'environnement nutritionnel. ».
Actuellement, les scientifiques ont décelé 22 gènes de prédisposition à l'obésité (et 37 pour le diabète de type 2). Néanmoins, leurs mécanismes d'action ne sont pas connus. Il semblerait que la plupart des gènes seraient liés à l'hypothalamus et conduiraient à un dérèglement des comportements alimentaires.
Le gène FTO illustre les interactions pouvant exister entre gène et environnement. En 2007, il a été découvert que des variants situés dans l'intron 1 de FTO augmentaient de 67 % le risque d'obésité (de 134 % pour les personnes homozygotes) et d'environ 3 kg le poids des non obèses.
Ces résultats ont été reproduits partout par plus de soixante études indépendantes. FTO est à ce jour le gène montrant les effets les plus forts sur la susceptibilité à l'obésité et la prise de poids.
Par ailleurs, dix études indépendantes ont également montré que les effets des variants FTO sur la prise de poids étaient plus marqués dans un contexte de sédentarité, et étaient abolis par la pratique intense d'un sport.
De même, il semblerait que les effets des variants FTO soient démultipliés en cas de régime hyperlipidique.
Néanmoins, à l'heure actuelle, la fonction de cette protéine reste inconnue. On sait seulement que FTO est fortement exprimé dans l'hypothalamus et est régulé par le jeûne et la nutrition. On ignore également quelles mutations du locus FTO sont « réellement » responsables de l'effet fonctionnel sur l'activité de ce gène. Enfin, il n'est pas exclu que ces variants interagissent avec un autre gène situé à distance, gène qui serait le vrai responsable de l'obésité.
Jusqu'à présent, il a été observé que les porteurs de variants FTO « à risque » mangent plus quand on les place en situation de repas « ad libitum ». De même, la souris dont le gène FTO est invalidé est maigre, ce qui semblerait indiquer que c'est la surexpression de FTO qui pourrait contribuer à la rendre obèse.
2. Les déterminants biologiques
(1) L'homéostasie énergétique
Chaque organisme répond au premier principe de thermodynamique qui stipule que l'énergie se transforme mais ne se perd pas.
La même règle au niveau physiologique régit notre organisme, et le maintien de l'équilibre énergétique dépend de l'équilibre entre les entrées d'énergie, en l'occurrence l'apport alimentaire, et les dépenses énergétiques.
C'est en ajustant l'ensemble de ces paramètres que l'organisme arrive à maintenir son état énergétique autour d'une valeur de consigne qui va dépendre des conditions environnementales.
Ainsi, alors que chaque individu ingère en moyenne 60 tonnes de nourriture au cours de sa vie, son poids en tant qu'adulte reste relativement stable.
Pourtant, l'absorption de seulement 60 kcal en trop par jour (soit l'équivalent de 4 morceaux de sucre) conduit théoriquement à accumuler 3 kg de graisse dans l'année, soit 30 kg en 10 ans.
Il existe donc des systèmes de régulation très fins de la prise alimentaire qui permettent un équilibre entre les apports énergétiques et les dépenses et le maintien du poids corporel autour d'une constante.
Cette tendance de l'organisme à conserver une variable autour d'un point de consigne est appelée « homéostasie », en l'occurrence il s'agira ici d'homéostasie énergétique. Le poids corporel est une excellente valeur de consigne et fait partie des paramètres physiologiques qui, après la puberté et pendant la période adulte, comptent en théorie parmi les variables les plus stables d'un individu.
(a) Les mécanismes biologiques de l'homéostasie énergétique
Si l'on formalise les mécanismes biologiques que doivent comprendre ce système de régulation pour être aussi efficace, il doit comprendre :
- un ou plusieurs signaux renseignant sur les réserves énergétiques
- un centre de traitement de cette information
- un opérateur central permettant de changer la prise ou la dépense énergétique
- un signal de retour (ou des signaux) vers le centre opérateur signalant le nouvel état des réserves
Une dérégulation de l'un des composants du système peut être à l'origine d'une hyperphagie ou d'un déficit métabolique et conduire à l'obésité et aux maladies métaboliques qui lui sont associées mais aussi à des troubles opposés comme l'anorexie.
La plupart des tissus périphériques sont capables d'envoyer un message de nature nerveuse ou hormonale vers le cerveau qui représente ici le centre opérateur.
Ainsi pour maintenir la balance énergétique, l'organisme doit en permanence recueillir et interpréter des signaux hormonaux, métaboliques et nerveux émis par les tissus périphériques impliqués dans l'utilisation et le stockage de l'énergie (foie, muscle, tissu adipeux).
En retour, l'intégration de ces signaux par le cerveau se traduit par la mise en place d'une réponse adaptée au niveau comportemental (manger ou jeûner) et métabolique (production de sucre par le foie et libération de lipides par le tissu adipeux en période de carence, ou bien stockage d'énergie par ces mêmes tissus en période d'abondance).
Les structures centrales qui reçoivent ces informations se composent de circuits neuronaux qui communiquent à plusieurs niveaux pour assurer un dialogue avec les tissus périphériques et la mise en route d'un comportement adapté.
Au niveau du système nerveux central, la zone de l'hypothalamus est particulièrement concernée puisque elle contient notamment des populations neuronales qui sont renseignées en premier des variations des concentrations circulantes en hormones d'où leur nom de neurones de « premier ordre ».
|
L'hypothalamus et le système « mélanocortine » Une région particulière de l'hypothalamus, le noyau arqué (ARC), joue un rôle fondamental dans la signalisation et l'intégration des messages circulants de satiété et de faim qui ne peuvent franchir la barrière hémato-encéphalique, comme la leptine, l'insuline, la ghréline ou le peptide YY (PYY3-36). L'ARC contient deux populations neuronales clés dans la régulation du comportement alimentaire: les neurones à neuropeptide Y (NPY) et Agouti-Related Protein (AgRP), deux puissants stimulants de la prise alimentaire et les neurones à pro-opiomélanocortine (POMC), qui sécrètent l'alpha-melanocyte-stimulating-hormone (a-MSH) et le cocain and amphetamine related transcript (CART) qui sont des agents anorexigènes. Ces populations neuronales, NPY/AgRP et POMC/CART, sont considérées comme de « premier ordre » dans l'intégration des signaux périphériques de faim et de satiété. Elles interagissent entre elles de manière antagoniste et projettent vers les neurones de « second ordre » situés dans d'autres régions de l'hypothalamus, comprenant le noyau paraventriculaire (PVN), le noyau ventromédian (VMN) ou l'hypotahalamus latéral (LH). L'intégration de ces signaux antagonistes par des neurones de « second ordre» se traduit par l'élaboration d'une réponse complexe ayant pour but le contrôle de la balance énergétique. Les neurones POMC/CART réduisent l'apport alimentaire et augmentent la dépense énergétique en activant directement la famille des récepteurs à la mélanocortine (MC3-R et MC4-R notamment), tandis que les neurones NPY/AgRP ont une action opposée en exerçant un tonus inhibiteur directement sur les neurones POMC/CART et au niveau du PVN. Ainsi l'axe ARC-PVN définit un circuit neuronal clé dans la régulation du comportement alimentaire . Le réseau neuronal défini par les interconnections existant entre les différents noyaux que sont l'ARC, le PVN, le VMN et le LH illustre la complexité du système dit « système à la mélanocortine ». Ce système rassemble les acteurs centraux de la principale voie anorexigène, et la plupart des manipulations pharmacologiques ou génétiques qui résultent dans l'élimination d'une ou de plusieurs voies de signalisation du système anorexigène « mélanocortine » aboutissent, chez l'animal et chez l'homme, au développement d'une obésité massive. D'après Luquet, S. et al (2008) : Les signaux de la régulation du comportement alimentaire. Obésité. 3, 167-176 |
(b) La régulation de la prise alimentaire
Plusieurs organes interviennent dans la régulation de la prise alimentaire comme l'illustre le schéma suivant.
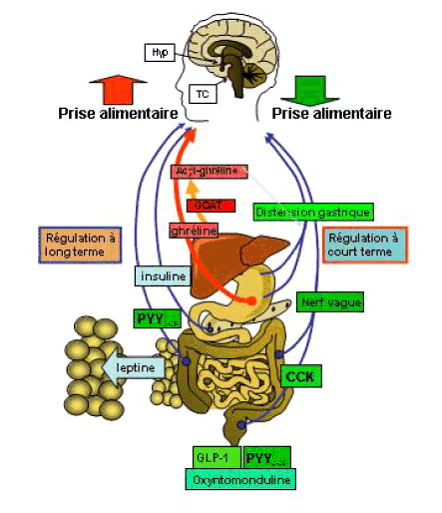
Source : Serge Luquet
(i) La régulation à court terme de la prise alimentaire
L'axe intestin/cerveau est un composant essentiel de la régulation à court terme de la prise alimentaire.
L'arrivée des aliments dans l'estomac entraîne une distension gastrique : les mécanorécepteurs de la paroi gastrique sont stimulés et transmettent, par voie vagale, les informations au système nerveux central.
L'intestin joue également un rôle important dans la régulation de la prise alimentaire dans la mesure où l'arrivée des aliments dans le tube digestif entraîne la sécrétion d'hormones dont le GLP-1 (Glucagon Like Peptide-1), l'oxyntomoduline et le PYY3-36 (peptide YY) qui envoient au cerveau un message de satiété. En outre, l'intestin est un acteur majeur dans l'absorption et le métabolisme des lipides.
Le noyau du tractus solitaire (NTS) est le premier relais central des informations nerveuses provenant du tractus digestif (« relais viscérosensitif »), tandis que le noyau arqué intègre principalement les informations circulantes, hormones et nutriments (« relais métabolique »). Le NTS et le noyau arqué sont en étroite communication grâce à un réseau neuronal très développé.
(ii) La régulation à long terme de la prise alimentaire
D'autres hormones interviennent également à long terme dans la régulation de la prise alimentaire en envoyant des signaux au cerveau :
- l'insuline produite par le pancréas (effet anorexigène);
- la leptine produite par le tissu adipeux (effet anorexigène) ;
- la ghréline produite par l'estomac (seule hormone circulante à potentialité orexigène 4 ( * ) ). Il existe un pic avant chacun des principaux repas.
La leptine, du grec letpos qui veut dire « mince » a été découverte dans les années 90 et est à l'origine d'une grande partie de l'intérêt qui est maintenant porté sur les neurones de l'hypothalamus.
Cette molécule est une hormone sécrétée par le tissu adipeux. Plus le tissu adipeux stocke d'énergie (après un bon repas notamment) et plus la sécrétion de leptine par les cellules adipeuses augmente.
La leptine entre au niveau du noyau arqué de l'hypothalamus pour activer un signal au niveau de ces réseaux neuronaux de premier ordre qui va promouvoir :
- la diminution de la prise alimentaire
- l'augmentation de la dépense énergétique.
Ainsi la leptine est la quintessence d'un signal de régulation à long terme du poids corporel.
Lorsque la masse grasse diminue (lors d'un jeûne par exemple) il y a moins de leptine sécrétée et le signal satiétogène diminue donc d'autant. A ce stade le signal prépondérant sera celui de se nourrir.
A l'inverse en période d'abondance, l'augmentation de la masse adipeuse entrainant une sécrétion accrue de leptine, elle se traduira par un signal prépondérant au niveau du cerveau indiquant le besoin d'arrêter la prise alimentaire et d'augmenter la dépense énergétique.
Au contraire, la ghréline, est une hormone sécrétée par l'estomac principalement et est à ce jour la seule hormone circulante connue ayant la propriété d'augmenter la prise alimentaire.
(iii) L'obésité et les dérèglements biologiques
Chez les patients obèses, alors que le taux de leptine est très élevé puisqu'il est en proportion directe avec la masse adipeuse, la leptine n'est apparemment plus capable de contrôler de façon négative la prise alimentaire.
C'est ce que l'on appelle la résistance à la leptine , les bases mécanistiques de ce phénomène ne sont pas encore clairement établies. La leptine peut avoir perdu son site d'action dans le cerveau (perte des récepteurs associés à la mise en place de son signal) ou la leptine peut voir son entrée dans le cerveau par la barrière hémato-méningée compromise : elle aurait potentiellement gardé son action mais elle ne serait plus capable d'aller là ou elle doit agir.
Dans ces conditions les facteurs orexigènes vont prendre le dessus au niveau du noyau arqué et la prise alimentaire aura perdu un de ses signaux de régulation clé.
L'homéostasie énergétique résulte donc d'une variété de rétroactions entre le cerveau et les systèmes périphériques. Depuis 20 ans, on observe une multiplication des découvertes des signaux provenant du tissu adipeux, mais également d'autres organes et qui sont détectés par le système nerveux central.
Beaucoup de questions restent encore en suspens sur la nature des signaux périphériques qui transmettent au système nerveux central le statut énergétique du corps et les cellules impliquées. Le défi est d'arriver dans les prochaines années à une compréhension systémique de l'homéostasie énergétique et à sa modélisation.
(c) La régulation de la dépense énergétique
La dépense énergétique est la somme des dépenses liées au métabolisme de base, à la thermogénèse et à l'exercice physique.
Le métabolisme de base (ou dépense énergétique de repos) correspond au nombre de calories que dépense l'organisme pour faire fonctionner ses organes vitaux dans une situation de repos musculaire (couché ou confortablement installé), à température neutre (entre 20 et 25°C), à jeun et au calme émotionnel.
Il varie en fonction du sexe, de la taille, du poids et de l'âge. En outre, deux personnes de même âge, de même sexe, de même taille et de même poids pourront avoir un métabolisme de base différent selon leur masse musculaire. Il sera plus important chez la personne plus musclée car les muscles brûlent des calories même au repos.
Il correspond à environ 60 à 70 % de nos dépenses totales, avec des variations fortes selon les individus (et surtout leurs modes de vie).
Parmi les facteurs qui induisent la thermogenèse , la prise alimentaire est le plus important. On parle de thermogenèse postprandiale.
Chaque prise alimentaire induit une dépense de calories pour assurer la digestion et l'assimilation des différents nutriments. Ce poste de dépense est d'autant plus élevé que la ration calorique totale est importante.
La thermogénèse postprandiale est variable : la dépense énergétique dissipée à la suite de la consommation exclusive de lipides est de 6 % alors qu'elle est de 12,5 % pour les glucides et de 21 % pour les protéines.
Après leur absorption, les macronutriments sont soit oxydés soit stockés ou utilisés métaboliquement. Or, il existe des variations interindividuelles dans la capacité d'oxyder les glucides et les lipides. Certains sujets sont constitutionnellement mieux équipés pour « brûler » préférentiellement les glucides ou les lipides.
Il semblerait que les sujets qui oxydent le mieux les glucides ont 2,5 fois plus de chance de prendre du poids que ceux qui oxydent préférentiellement les lipides.
L'activité physique est la variable la plus modulable de la dépense énergétique. Elle se définit comme « tout mouvement corporel produit par la contraction des muscles squelettiques qui entraîne une augmentation substantielle de la dépense d'énergie au-dessus de la dépense énergétique de repos ».
L'activité physique varie en fonction de son intensité, de sa durée et de sa fréquence. Elle inclut l'activité sportive, mais sa définition est plus large et englobe des activités aussi diverses que les tâches ménagères, la marche, le bricolage, le jardinage, etc.
L'inactivité physique correspond à l'absence d'activité physique. Elle ne doit pas être confondue avec la sédentarité qui constitue un état dans lequel l'activité physique est pratiquement nulle, associé à des occupations telles que regarder la télévision, jouer à des jeux vidéos, travailler sur son ordinateur ou encore lire ou manger.
Cette courte analyse des composantes de la dépense énergétique souligne l'importance des différences interindividuelles en matière de dépense énergétique en fonction du métabolisme, mais également de l'activité physique pratiquée. Par conséquent, toute analyse du déséquilibre de la balance énergétique doit tenir compte aussi bien des entrées (prise alimentaire) que des sorties (énergie dépensée).
(2) Les facteurs interférant avec l'homéostasie énergétique
Comme il a été indiqué précédemment, le système nerveux central règle l'homéostasie énergétique.
En cela nous avons explicité des mécanismes de régulation de type « homéostatique » c'est à dire des processus qui vont être impliqués dans la maintenance du poids corporel autour d'une constante.
Cependant, la prise alimentaire n'est pas seulement la conséquence d'une réponse adaptée à une « jauge » énergétique haute ou basse qui signalerait notre statut énergétique. L'aspect social, culturel de l'alimentation est un élément clé ainsi que la notion de plaisir. On peut considérer qu'après une ration alimentaire suffisante pour restaurer notre statut énergétique, le dessert qui sera consommé en absence de tout besoin de type énergétique peut s'appeler gourmandise, mais recouvre aussi une réalité neurobiologique tangible.
La prise alimentaire est modulée par des facteurs sensoriels comme l'aspect, le goût, l'odeur et la texture des aliments. Elle est augmentée si les aliments sont palatables mais diminue si la sensation est désagréable. Plusieurs facteurs environnementaux (le stress, anxiété...) favorisent le besoin de rechercher l'expérience hédonique associée à la prise d'une nourriture palatable.
D'un point de vue anatomique, l'attribution d'une valeur hédonique à une expérience ou un aliment par exemple, implique la libération de dopamine au niveau du noyau accumbens et du striatum par des neurones dopaminergiques situés dans l'aire tegmentale ventrale (ATV). L'action de la dopamine dans ces régions du cerveau augmente considérablement le désir d'obtenir une « récompense ».
L'expérience de « récompense » liée à la prise de nourriture est un facteur prépondérant dans le renforcement de comportements boulimiques dans lesquels le système homéostatique, contribuant à maintenir la stabilité du poids corporel et la balance énergétique, est largement dépassé par cette composante hédonique. Il est alors légitime d'établir un parallèle entre les dérèglements du comportement alimentaire et les comportements addictifs.
|
Les signaux sensoriels, déterminants majeurs des comportements alimentaires Les signaux sensoriels sont des déterminants majeurs des comportements alimentaires car ils influencent les préférences alimentaires. Ils agissent à plusieurs moments lors de la prise alimentaire : - une cascade de réponses anticipatives est déclenchée à différents niveaux du processus digestif lors du choix et de l'achat des aliments par anticipation du plaisir perçu. Elle prépare l'organisme à l'acte alimentaire et intervient dans le contrôle de la taille du repas et de sa durée. Le rôle des signaux sensoriels dans cette phase est connu : ils stimulent la phase céphalique (à savoir une phase réflexe qui commence avant que les aliments aient pénétré dans l'estomac), et provoquent l'appétit, sensation partiellement indépendante de la faim (on peut avoir de l'appétit sans avoir vraiment faim, mais le fait d'avoir faim renforce l'appétit) ; - avant et au cours de l'ingestion, des signaux sensoriels déclenchent des actions physiologiques (sécrétions, motilité intestinale) et permettent une identification fine de chaque aliment consommé par rapport à des standards mémorisés. Lors du repas, ils interviennent dans l'établissement du rassasiement. Source : Les comportements alimentaires, expertise collective réalisée par l'INRA, juin 2010 |
Plusieurs facteurs environnementaux (le stress, l'ennui, l'anxiété) favorisent également le besoin de rechercher l'expérience hédonique associée à la prise d'une nourriture palatable.
Par ailleurs, la capacité de notre organisme à enregistrer la diversité alimentaire et à l'intégrer a été fortement perturbée par l'industrialisation des produits alimentaires et leur renouvellement permanent. Or, l'apprentissage des associations sensorielles joue un rôle fondamental dans le choix des aliments nous apportant les nutriments nécessaires pour satisfaire les besoins de l'organisme.
De même, c'est grâce à l'apprentissage que nous pouvons manger en un temps inférieur à celui nécessaire pour que le message de satiété soit passé.
Les facteurs homéostatiques finissent donc par avoir un pouvoir limité par rapport aux facteurs hédoniques, d'autant que notre organisme est doté de mécanismes extrêmement puissants pour lutter contre la sous-nutrition.
Ainsi, il semblerait que nous soyons spontanément attirés par les aliments sucrés et gras.
De même, nous sommes génétiquement constitués pour accepter la diversité alimentaire. Or, des expériences sur le rat montrent que le fait de le soumettre à un régime « cafétéria » (une multiplicité d'arômes est introduite dans sa nourriture) induit une surconsommation calorique allant jusqu'à 80 % par rapport à ce qu'il consomme lorsqu'il est soumis au régime standard de laboratoire.
Face à l'offre alimentaire, nous sommes devenus incapables de distinguer entre le désir de manger et la faim véritable déclenchée par une hypoglycémie légère.
Enfin, notre capacité à évaluer les volumes et les tailles des portions est limitée, ce qui nous empêche d'appréhender les quantités de nourriture ingérées.
Pour illustrer ce phénomène, Bryan Wansink a conduit une expérience dans laquelle il proposait à des individus de manger une soupe dont le bol ne se vidait jamais. Il a alors constaté que la quantité de soupe absorbée était 73 % supérieure à celle ingérée dans un bol « normal ».
3. Les déterminants précoces de l'obésité
En France, le risque de surpoids de l'enfant a été multiplié par 4 entre 1960 et 2000. En outre, une proportion notable d'enfants est déjà en surpoids à l'âge de 5 ans.
Une cohorte britannique de 134 enfants recrutés dans la population générale et revus annuellement a montré que 91 % et 70 % de l'excès du surpoids à 9 ans était gagné avant 5 ans respectivement chez les filles et les garçons.
La croissance pondérale à 5 ans semble donc associée à un risque ultérieur de surpoids.
Ces résultats incitent à penser que dès la petite enfance, voire dès la grossesse, certains événements survenant à des périodes critiques du développement peuvent avoir un effet à long terme et définitif sur l'organisme.
(1) Le lien entre poids de naissance et obésité
En 1986, un épidémiologiste anglais, David Barker a montré que les enfants nés à moins de 2,5 kg avaient un risque 3 fois plus élevé de développer un diabète de type 2 et d'être obèses 60 ans plus tard. Cette observation a donné naissance à la « théorie de Barker » qui postule que des facteurs environnementaux, notamment nutritionnels, pourraient agir durant les phases précoces de la vie et définir en partie le risque de développer certaines maladies chroniques, dont l'obésité.
(2) Le lien entre croissance précoce et obésité
Il semblerait qu'il y ait également une possibilité de programmation métabolique lié au mode de croissance tôt dans la vie. Ainsi, le « rattrapage » de croissance par l'augmentation de la vélocité de croissance du poids et de la taille à certaines périodes de la petite enfance augmenterait le risque métabolique.
Corrélation entre la croissance précoce et la masse grasse à l'adolescence
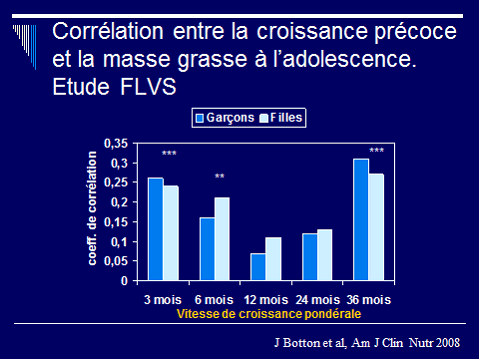
Dans le cadre de l'étude Fleurbaix-Laventie, ville santé, deux périodes de croissance ont été détectées qui paraissent particulièrement corrélées à la masse grasse présente à l'adolescence :
- les trois premiers mois de la vie ;
- vers trois ans.
(3) Rebond précoce et obésité
Une chercheuse française, Mme Marie-France Rolland Cachera, s'est particulièrement intéressée à l'évolution de la corpulence des enfants.
En 1982, elle a établi les premières courbes de corpulence des enfants qui figurent désormais dans tous les carnets de santé. Elle a mis en relief le fait que l'évolution de la corpulence des enfants se traduisait par un rebond d'adiposité vers l'âge de 6 ans.
Or, l'étude de la corpulence des adolescents obèses montre un rebond précoce d'adiposité.
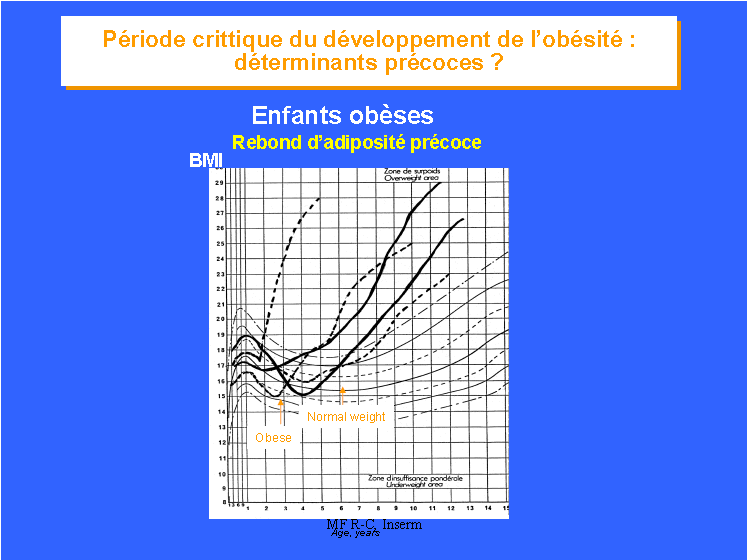
Ainsi, respectivement 97 % et 65 % des enfants obèses ont un rebond d'adiposité avant 6 ans et même 2 ans.
La programmation précoce ne vient pas supplanter les autres facteurs de risque liés à l'interaction entre le comportement d'un individu et son patrimoine génétique : elle représente une source supplémentaire de risque environnemental.
Le retard de croissance intra-utérin et une croissance staturo-pondérale rapide pendant les premiers mois de la vie représentent des facteurs de risque dont il faut tenir compte pour mieux appréhender une prise en charge nutritionnelle adaptée à l'enfant.
4. Les facteurs psychologiques
Les problèmes psychologiques et relationnels peuvent entraîner des modifications quantitatives et qualitatives dans la façon de manger, et ceci parfois à l'insu même de la personne qui peut ne pas avoir conscience de ce changement.
On mange aussi en excès pour étouffer des pensées, des émotions, des sentiments douloureux. Manger devient alors un moyen de ne pas penser, de masquer les problèmes. Certains spécialistes parlent du « mangeur émotionnel », qui utilise la nourriture pour se réconforter.
Ainsi, plusieurs études ont montré un lien entre des abus dans l'enfance (abus sexuels, violence) et un état d'obésité à l'âge adulte.
Par ailleurs, l'entretien clinique avec des patients souffrant d'obésité révèle souvent l'importance de certains facteurs psychologiques ou sociaux dans la constitution ou l'entretien de l'obésité tels que la perte d'emploi, le divorce ou encore le décès d'un proche.
De même, certains événements influençant l'équilibre émotionnel des individus tels que l'arrêt du tabac ou encore la grossesse peuvent coïncider avec le début de la prise de poids.
Comme faisait remarquer l'un de nos interlocuteurs, en raison de son faible coût et de sa grande disponibilité, la nourriture reste le meilleur antidépresseur. Manger procure un plaisir facile et immédiat, qui permet de combattre tout à la fois le vide interne, une insatisfaction globale, l'anxiété, un état de dépression.
Manger représente aussi une manière de dissimuler son agressivité et sa violence.
Les relations entre troubles émotionnels et obésité sont néanmoins symétriques. En effet, si les facteurs psychologiques peuvent conduire à l'obésité, cette dernière a également un impact sur l'équilibre psychologique de l'individu. L'obèse fait souvent l'objet d'une stigmatisation sociale qu'il finit par intérioriser : s'engage alors une dépréciation personnelle qui débouche sur une altération durable de l'image de soi.
Par conséquent, l'interprétation des statistiques portant sur les liens entre troubles émotionnels et obésité n'est pas aisée dans la mesure où les corrélations peuvent jouer dans les deux sens. Néanmoins, elles témoignent de la détresse psychologique de beaucoup d'obèses.
Ainsi, un obèse sur quatre souffre d'un trouble mental (dépression, trouble bipolaire, schizophrénie). En outre, si 5 % de la population française souffrent de dépression, ils sont 30 % parmi les personnes obèses.
5. Les comportements individuels
La prise alimentaire et l'activité physique sont deux comportements fondamentaux dans l'équilibre ou le déséquilibre de notre balance énergétique.
Notre comportement alimentaire est déterminé par la mise à disposition de nourriture et notre envie de manger. Par conséquent, le nombre de calories ingéré par jour peut varier de zéro à plusieurs milliers.
De même, les variations interindividuelles en matière d'activité physique sont très importantes.
a) Le déterminisme des comportements individuels
On a tendance à associer comportements individuels et préférences de chacun : par exemple telle personne est spontanément active et choisira des activités qui lui permettent de bouger alors que telle autre préfèrera des activités plus sédentaires.
Pour autant, nos comportements sont loin d'être tous des actes décidés par le libre arbitre dans la mesure où ils sont la résultante de contraintes (temporelles, financières), de notre éducation, de notre culture, du poids des habitudes et sont largement influencés par des facteurs psychoaffectifs (humeur, émotions, anxiété, stress), par notre environnement immédiat (notre niche écologique) et plus globalement par la société dans laquelle nous vivons ( voir infra ).
b) Les comportements favorisant le développement de l'obésité
Comme il a été indiqué en introduction de ce chapitre, les causes de l'obésité sont multiples et varient en fonction des individus. Par conséquent, il n'est pas possible d'attribuer le développement de l'obésité à un comportement particulier.
Néanmoins, les recherches scientifiques montrent que certains comportements, associés souvent à une prédisposition génétique, peuvent favoriser le développement de l'obésité.
(1) La sédentarité
Plusieurs facteurs expliquent que la sédentarité puisse encourager le développement de l'obésité.
D'abord, la sédentarité réduit automatiquement notre dépense énergétique. Le nombre de calories ingérées doit donc être adapté en conséquence pour éviter la prise de poids.
En outre, la sédentarité a des conséquences délétères pour notre métabolisme. En effet, l'un des effets métaboliques majeurs de l'activité physique pratiquée sur une base régulière est l'augmentation de l'oxydation des lipides. A contrario, la sédentarité réduit notre capacité à utiliser les substrats lipidiques vis-à-vis des glucides et conduit à un stockage plus important des graisses.
(2) Le temps passé devant un écran
Non seulement la sédentarité favorise le développement de l'obésité, mais certaines activités sédentaires paraissent plus responsables que d'autres.
Ainsi, plusieurs études ont montré une corrélation linéaire entre le temps passé par des enfants devant la télévision et le risque de développer de l'obésité. Un tel lien n'a pas été retrouvé avec la lecture.
Plusieurs raisons ont été avancées pour expliquer ce lien. Outre l'absence de dépense énergétique propre à toute activité sédentaire, il semblerait que la télévision favorise les prises alimentaires « inconscientes », contribuant indirectement à une augmentation de la prise alimentaire.
A cet égard, une étude américaine sur les individus ayant réussi à perdre du poids pendant plus d'un an a montré que ces derniers regardaient 1/3 de moins la télévision que ceux qui n'ont jamais réussi à atteindre ce résultat.
(3) La consommation de boissons sucrées
Plusieurs études (essentiellement américaines) suggèrent que la consommation de boissons sucrées constitue un facteur de risque en matière de développement de l'obésité.
Selon une étude de George Bray publiée en 2010, aux Etats-Unis, le sucre ajouté sous forme de fructose (réalisé à partir du sirop de maïs) représente 318 calories quotidiennes en moyenne pour chaque Américain de plus de deux ans, soit 16 % de l'apport calorique total. Chez certains individus, les calories absorbées par la consommation de boissons sucrées peuvent représenter jusqu'à 25 % de l'apport journalier énergétique total.
Par ailleurs, 2/3 de la consommation de fructose aux Etats-Unis concernent les boissons sucrées.
Or, plusieurs études ont montré que notre organisme était beaucoup moins capable de quantifier les calories ingérées sous forme liquide que celles sous forme solide. La consommation de boissons sucrées a donc un double inconvénient : non seulement elle ajoute des calories que les individus ne mangeraient pas, mais en outre, l'effet de satiété est limité.
Des études longitudinales sur les adolescents ont révélé que la quantité de boissons sucrées ingérées par ces derniers permettait de prédire à la fois leur indice de masse corporelle au moment de leur entrée dans l'étude, mais également son évolution au cours de l'étude.
En France, la consommation de boissons sucrées a augmenté de 4,5 % par an en moyenne de 1960 à 2000.
(4) Le grignotage
Le grignotage n'est pas un repas et doit être distingué des collations que certains individus (en particulier les enfants) prennent en dehors des trois repas traditionnels, comme le goûter vers 16h, par exemple.
En effet, le grignotage n'est pas un acte déclenché par la faim (associée physiologiquement à une légère hypoglycémie), mais plutôt un acte social ou déclenché par une émotion comme le stress ou l'ennui.
Le grignotage a deux effets pervers.
D'abord, il n'est pas pris en compte par l'organisme dans la régulation homéostatique et contribue ainsi à déséquilibrer la balance énergétique puisqu'il est rarement compensé par une consommation moindre au repas suivant.
En outre, les lipides ingérés lors d'un grignotage sont plus facilement stockés que s'ils avaient été absorbés au cours d'un repas.
En effet, l'insulinémie est plus haute dans une situation dans laquelle l'individu n'a pas faim que lorsqu'il a faim. La prise alimentaire va provoquer une sécrétion d'insuline, mais celle-ci sera d'autant plus élevée que l'insulinémie était haute avant l'action de grignotage.
Concrètement, la même quantité de glucides de la même tartine sera plus vite utilisée et les lipides plus vite mis en réserve (et en plus grande quantité) lorsque cette tartine est grignotée que lorsqu'elle est consommée au petit déjeuner, après une période de jeûne.
En outre, les aliments consommés lors d'un grignotage sont essentiellement des éléments palatables, donc à forte densité énergétique.
En France, la part en volume des confiseries et du chocolat dans l'alimentation est passée de 3 % en 1960 à 4,7 % en 2001.
(5) Les troubles du comportement alimentaire
Les troubles du comportement alimentaire sont caractérisés par des perturbations physiologiques ou psychologiques de l'appétit ou de la consommation alimentaire. Les plus connus sont la boulimie et l'anorexie mentale.
Certains troubles du comportement alimentaire entraînent souvent le développement d'une obésité morbide (IMC = 40).
(a) L'hyperphagie boulimique
Elle consiste à manger en quantité déraisonnable et hors de contrôle de façon assez fréquente. Les prises alimentaires sont particulièrement rapides et ont lieu sans sensation de faim.
Contrairement à la boulimie, dont la définition est précise et où l'individu se fait vomir pour "évacuer" la prise alimentaire, il n'y a pas de phénomènes de compensation, ce qui contribue à la prise de poids.
(b) La restriction cognitive
La restriction cognitive peut être à l'origine du développement de troubles du comportement alimentaire.
Elle est généralement associée à une stratégie de perte de poids . Dans cet objectif, les individus s'imposent souvent des limites rigides pour réguler leurs prises alimentaires, déterminées par des règles et des croyances concernant les aliments et quantités permis.
L'application de ces règles alimentaires conduit à un comportement alimentaire en décalage avec les systèmes physiologiques de régulation de la prise alimentaire. La faim, les appétits spécifiques et le rassasiement ne sont plus pris en compte et ne guident plus les prises alimentaires. L'individu lutte contre ses envies de manger et doit leur opposer différentes stratégies afin de ne pas y céder. La restriction cognitive développe donc des frustrations et des obsessions alimentaires.
Quand, pour une raison variable (telle que l'exposition à des aliments interdits ou encore des variations psychologiques), la limite est transgressée, l'individu perd le contrôle de son comportement alimentaire, ce qui entraîne des accès hyperphagiques, des compulsions ou des crises boulimiques. S'instaure alors un cercle vicieux dans lequel les phases de grandes restrictions vont succéder à des phases de désinhibition.
Comme font remarquer Gérard Apfeldorfer et Jean-Philippe Zermati, membres fondateurs du groupe de réflexion sur l'obésité et le surpoids : « le couple frustration-culpabilité est un dérégulateur puissant des mécanismes de régulation. La lutte permanente du sujet contre ses envies de manger provoque une frustration gonflant comme une vague qui viendra ensuite éclater dans une compulsion d'autant plus bruyante que la frustration aura été longue et péniblement vécue. Le rattrapage calorique n'est pas proportionnel au déficit dû à la restriction préalable. À l'opposé, la culpabilité conduit le mangeur restreint à tenter de surcompenser ses écarts alimentaires par une privation exagérée, sans rapport avec la régulation physiologique exigée par l'organisme, mais davantage proportionnelle à l'intensité de la culpabilité ressentie.
Le trouble du réconfort dénature profondément la relation affective du mangeur avec sa nourriture. On considère habituellement que les individus obèses mangent en excès parce qu'ils viennent puiser dans les aliments une forme de réconfort. Il se pourrait, au contraire, que l'anomalie ne réside pas dans le fait de chercher à se réconforter en mangeant, mais dans l'incapacité à y parvenir. Des travaux ont pu démontrer chez l'animal, aussi bien que chez l'humain, que les prises alimentaires constituaient une réponse ordinaire au stress.
La restriction cognitive empêche que la prise alimentaire soit réconfortante dans la mesure où le mangeur ne peut penser du bien d'aliments qu'il juge néfaste au contrôle de son poids, voire à son état de santé. Il est donc conduit à poursuivre vainement sa consommation à la recherche d'un réconfort qu'il pressent sans jamais pouvoir l'obtenir. »
Les régimes amaigrissants, notamment ceux qui laissent espérer une perte de poids importante et rapide, ont une responsabilité non négligeable dans le développement de la restriction cognitive.
Cette théorie permet également de mieux comprendre l'échec à long terme des régimes amaigrissants.
Janet Polivy définit ainsi la pratique des régimes comme « le fait de remplacer un comportement alimentaire régulé par des critères internes, par des comportements alimentaires planifiés et déterminés selon des critères cognitifs, ou des comportements alimentaires modelés sur des régimes définis, ou encore une restriction alimentaire globale. »
(6) La réduction du temps de sommeil
Au cours des 40 dernières années, la durée de sommeil a été réduite de 1h30 mn. Une enquête réalisée en France en 2009 sur ce sujet a montré qu'un tiers des gens dorment 6h ou moins par nuit.
Une autre enquête effectuée en 2004 avait évalué le besoin en sommeil des adolescents à 9h. En réalité, 80 % des adolescents dorment 8h ou moins.
Or, plusieurs études ont montré qu'une restriction répétée du sommeil avait des conséquences métaboliques.
A court terme, la tolérance au glucose diminue et le fonctionnement des cellules â est altéré. En outre, on observe une réduction du taux de leptine anorexigène et une augmentation de celui de la ghréline (orexigène).
Depuis 1999, plus de 60 études épidémiologiques ont montré une relation entre le manque de sommeil et l'obésité et ou le diabète.
Au niveau de la population, on peut imaginer que la diminution générale des temps de sommeil puisse entraîner une augmentation de la prévalence de l'obésité. Même si cette hypothèse reste encore à être démontrée, certaines études suggèrent que les personnes en surpoids pourraient être particulièrement sensibles à un risque d'altération métabolique en cas de restriction du sommeil.
6. Les déterminants socioculturels et économiques
Les comportements individuels sont fortement influencés par des déterminants socioculturels et économiques.
a) Les déterminants socioculturels
(1) Le maintien de cultures nationales alimentaires spécifiques
Les comportements alimentaires sont ancrés socialement et culturellement.
Certes, le développement économique associé à l'industrialisation du système alimentaire et la mondialisation des marchés tendent à uniformiser les comportements alimentaires. Ce phénomène est bien connu pour les pays en voie de développement qui, au fur et à mesure qu'ils s'intègrent dans l'économie mondiale, abandonnent leur alimentation traditionnelle au profit d'un régime alimentaire plus occidental.
Néanmoins, cette convergence de l'alimentation n'empêche pas le maintien de spécificités nationales.
En Europe par exemple, le clivage entre les pays du Sud et les pays du Nord reste fort en ce qui concerne la part de la viande et des fruits et légumes dans l'alimentation.
De même, le poids des normes sociales réglant le comportement alimentaire varie selon les pays.
En France, l'alimentation reste relativement plus réglée socialement que dans certains pays comme le Royaume-Uni ou les Etats-Unis.
|
Le rythme alimentaire des Francais Le modèle traditionnel français se caractérise par un rythme alimentaire quotidien basé sur trois repas principaux, auxquels peut s'ajouter un goûter, notamment chez les enfants. Ce rythme traditionnel persiste tel qu'illustré dans l'étude INCA 2, principalement aux âges extrêmes. Il est respecté par 86 % des 55-79 ans et 74 % des 3-10 ans. En revanche, seulement 44 % des 18-34 ans et 34 % des 15-17 ans ont pris trois repas par jour pendant les 7 jours de l'étude. En effet, dans ces catégories d'âge, le petit-déjeuner n'est pas systématiquement pris (39 % des 18-34 ans et 50 % des 15-17 ans). Ces différences avec l'âge existaient déjà en 1998-99 (INCA 1), mais se sont accentuées en 2006-07 (INCA 2). Ainsi, à l'effet âge lié au mode de vie particulier des jeunes adultes, semble s'ajouter un effet génération qui conduit à une déstructuration plus marquée du rythme alimentaire entre 15 et 35 ans. Source : Etude Individuelle Nationale des Consommations Alimentaires (INCA 2), 2006/2007 |
Ainsi, la prise alimentaire est structurée autour de trois repas pris à heure fixe complétée, essentiellement pour les enfants, par un goûter vers 16h.
L'horaire de repas en France et au Royaume-Uni
Le sociologue Claude Fischler a souligné le rôle protecteur d'un modèle alimentaire contrôlé socialement par rapport à un modèle reposant sur l'individualisation de l'alimentation. Alors que cette dernière est favorisée à la fois par la publicité mais également par le discours médical, elle apparaît assez illusoire et peut favoriser le développement de troubles du comportement alimentaire.
Les recherches en psychologie sociale montrent que dans les sociétés occidentales, les individus sont soumis à un conflit psychologique qui oppose leur recherche de plaisir (à travers des aliments gras et sucrés) à leur aspiration de santé et de minceur.
En l'absence de normes sociales qui puissent orienter leurs décisions et compte tenu de la multiplicité des informations (souvent contradictoires) à leur disposition, ces individus vont s'imposer des règles alimentaires qu'ils ne pourront pas respecter. Chaque transgression s'accompagne alors d'un sentiment de frustration tout en créant des obsessions alimentaires. Des repères physiologiques aussi essentiels que le sentiment de faim ou de satiété tendent à disparaître : s'instaure alors un cercle vicieux dans lequel chaque perte de contrôle de la prise alimentaire suscite un stress qui sera compensé émotionnellement à travers l'alimentation...
Même si le schéma présenté constitue un cas extrême, il souligne les risques liés à l'individualisation de l'alimentation.
Or, les sociétés contemporaines tendent à fixer de moins en moins de règles en matière d'habitudes alimentaires, phénomène baptisé par le sociologue de « gastroanomie ».
(2) Des différences significatives de culture alimentaire entre les classes sociales
De nombreuses études montrent la permanence des différences de structure de la consommation opposant les cadres aux ouvriers et ce malgré l'uniformisation des modes de vie.
Selon l'étude de l'INSEE publiée en 2009 sur cinquante années de consommation en France, les postes traditionnellement sous-représentés chez les ménages les plus pauvres sont les poissons et produits de la mer, les boissons alcoolisées, les fruits frais et transformés. Chez ces ménages modestes, les produits surreprésentés sont les produits céréaliers, les corps gras et les viandes.
L'étude réalisée en 2008 par Faustine Régnier sur l'intégration des normes d'alimentation et l'appartenance sociale montre également d'importantes disparités des goûts et des représentations collectives de l'alimentation selon les classes sociales.
« Interrogés sur leurs goûts au quotidien, les individus de catégorie aisée établissent immédiatement une relation entre ce qu'ils déclarent aimer manger, la santé et la ligne, souci de santé et souci de minceur étant souvent mêlés, en particulier chez les femmes. Appétences et impératifs diététiques sont concordants : les individus ont du goût pour ce qu'ils considèrent être bon pour la santé. Les principes diététiques modèlent les pratiques alimentaires quotidiennes, contraintes par un système de prescriptions et d'interdits au nom d'impératifs de minceur et de santé.
À l'inverse, en milieu modeste, les individus déclarent avoir le goût des choses bonnes parce qu'elles sont bonnes au goût, et non parce qu'elles sont bonnes pour la santé, ni même favorables à la minceur. Le lien entre alimentation et santé n'est jamais immédiatement établi, sauf quand il s'agit des enfants ou dans les cas d'une maladie avérée. »
b) Le poids des contraintes économiques
(1) Les inégalités sociales face à l'obésité
L'enquête santé et soins médicaux de l'INSEE est réalisée tous les dix ans environ et porte sur des sujets aussi divers que la consommation de soins, les maladies des enquêtés et leur état de santé perçu. Dans la mesure où le poids et la taille des personnes est renseigné (sur une base déclarative), elle permet de connaître l'évolution de la prévalence du surpoids et de l'obésité.
|
1981 |
1992 |
2003 |
2008 |
|
|
Surpoids Hommes |
30,0 |
30,9 |
34,8 |
37,9 |
|
Obésité Hommes |
5,3 |
5,5 |
9,8 |
10,4 |
|
Surpoids Femmes |
16,3 |
17,9 |
21,2 |
22,0 |
|
Obésité Femmes |
5,3 |
6,2 |
10,2 |
11,5 |
Source : Enquête santé et soins médicaux de l'INSEE.
Il apparaît donc que l'augmentation de la prévalence du surpoids et de l'obésité a commencé vers le début des années 90.
Néanmoins, l'examen de cette évolution par catégorie sociale professionnelle montre que si tous les milieux sont touchés, ils le sont dans des proportions variables et que les disparités entre catégories se sont accrues au fil des années.
Les résultats de la dernière étude ObEpi de 2009, montrent que l'obésité est deux fois plus répandue dans les catégories les moins favorisées (16 % chez les ouvriers, 15 % chez les employés) que dans les catégories plus aisées (8 % pour les cadres supérieurs. La hausse de la prévalence de l'obésité chez les adultes entre 1997 et 2009 a été la plus importante chez les ouvriers (+ 82 %) et les employés (+ 88,5 %), la plus faible chez les cadres supérieurs (+ 37,9 %).
Les écarts sont encore plus considérables au sein de la population féminine : alors que la prévalence de l'obésité est de 4 % chez les cadres, elle est de 16 % chez les ouvrières.
Le revenu est un facteur important. L'obésité concerne 22 % des adultes vivant dans un foyer aux revenus inférieurs à 900 euros, contre 6 % de ceux qui ont un revenu mensuel supérieur ou égal à 5 301 euros.
Le niveau de diplôme joue un rôle encore plus important. Selon l'étude ObEpi, le taux d'obésité est trois fois plus élevé chez les personnes d'un niveau d'instruction équivalent à celui de l'école primaire (24 %) que celui des diplômés d'un 3ème cycle d'études supérieures (7 %).
(2) Contraintes budgétaires et prise alimentaire
La part de l'alimentation dans le budget total des ménages a fortement chuté depuis près d'un siècle. Aux Etats-Unis, un famille dépense en moyenne 9,9 % de son revenu en nourriture, contre 25 % dans les années 20.
Néanmoins, pour les personnes à faible revenu, l'alimentation continue d'être un poste important et la contrainte budgétaire est le principal facteur structurant des choix alimentaires.
Le poste alimentation peut occuper jusqu'à 50 % du budget des ménages français les plus défavorisés, alors qu'il représente 15 % en moyenne nationale.
Ces derniers sont obligés d'adapter leur budget à l'impératif de satiété pour le moindre coût. Ils vont donc opter pour des produits gras, qui ont un haut rendement calorique par unité financière, et délaisser les fruits et légumes dont la densité énergétique est faible et les prix élevés.
Une chercheuse de l'INSERM, Nicole Darmon, a calculé qu'un individu devait disposer d'au moins 3,5 euros par jour pour pouvoir bénéficier d'une alimentation équilibrée.
« Nos résultats suggèrent que des connaissances en nutrition peuvent atténuer l'impact négatif des contraintes de coûts, mais seulement chez des personnes soumises à une contrainte budgétaire modérée et prêtes à s'écarter considérablement des habitudes alimentaires françaises », en privilégiant par exemple le foie, les abats, les moules, le pain et le riz complet.
D'autres études ont montré la stigmatisation que représentaient les régimes « adaptés » aux faibles revenus, qui ne font qu'accentuer la distance avec les consommateurs ordinaires du reste de la société.
Les contraintes de budget orientent les choix alimentaires vers une alimentation de faible densité nutritionnelle et de forte densité énergétique.
Il convient de rappeler que la France compte huit millions de pauvres selon les statistiques de l'INSEE publiées en 2010 (sur la base de chiffres de 2008).
Quant aux 2 millions de bénéficiaires de l'aide alimentaire, à l'absence de ressources économiques s'ajoute le manque cruel des équipements rudimentaires pour cuisiner. Ainsi, l'étude ABENA de 2004/2005 sur les comportements alimentaires et les situations de pauvreté a constaté que 30 % d'entre eux n'ont pas de réfrigérateur, 50 % n'ont pas de four, 30 % n'ont pas de plaques de cuisson.
7. Les facteurs environnementaux
Comme il a été rappelé précédemment, nos gènes n'ont pas été modifiés en 40 ans. En revanche, l'obésité apparaît étroitement associée à un mode de vie occidental qui réduit fortement la dépense énergétique et encourage la prise alimentaire. C'est ainsi que le concept d'environnement « obésogène » est apparu, montrant l'influence de la société et des modes de vie dans le développement de l'obésité au niveau de la population. Sans prétendre dresser la liste exhaustive de tous les facteurs environnementaux qui contribuent à déséquilibrer notre balance énergétique, votre rapporteur présentera les facteurs bien connus tels que la modification de notre système alimentaire ou encore la sédentarisation, ainsi que des déterminants moins étudiés comme le stress, les polluants ou les médicaments.
a) L'impact de la production de masse de biens alimentaires
Le passage d'une économie de subsistance à une économie de production intensive a eu un impact considérable en matière d'amélioration de l'état de santé et d'allongement de l'espérance de vie des populations. Néanmoins, elle n'en constitue pas moins un véritable choc physiologique pour une espèce conçue pour lutter contre la pénurie alimentaire.
(1) La chute du prix des produits agricoles
Depuis la fin de la deuxième guerre mondiale, la modernisation des capacités de production a permis une forte augmentation des volumes de production. La croissance de la demande étant beaucoup moins soutenue, les prix réels de la production agricole n'ont cessé de baisser.
Ainsi, grâce à la mécanisation de l'agriculture, le prix de revient du kilo de blé en heures de travail en France est passé de 1 700 minutes avant la révolution française à 15 minutes en 1950 et 1 minute en 2008.
Prix de revient du kilo de blé
en heure de
travail (en France)
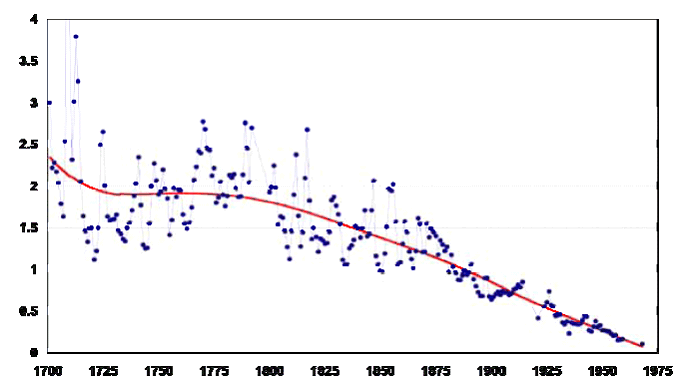
Source : Fourastié et al.
Si le prix relatif de la nourriture a baissé, certains produits ont néanmoins vu leur prix augmenter, comme par exemple les légumes frais (+ 40 % entre 1960 et 2005).
Les produits les moins chers sont les graisses et les sucres, riches énergétiquement mais pauvres en nutriments tels que les vitamines ou les minéraux.
(2) L'incitation à la consommation
L'industrie agroalimentaire est soumise à un impératif de profit qui repose sur deux axes : une croissance constante de la quantité achetée et une diminution des coûts de production.
Plusieurs stratégies sont utilisées en marketing pour pousser les individus à une plus grande consommation.
D'abord, les marques de l'industrie agroalimentaire investissent des sommes considérables dans la publicité afin de mieux faire connaître leurs produits et d'inciter à leur consommation.
(a) Par la publicité
Aux Etats-Unis, 10 milliards de dollars sont dépensés par an par l'industrie agroalimentaire en actions de marketing en direction des enfants. Les enfants américains font l'objet de 65 messages de publicité par jour (dont la moitié environ concerne l'alimentation), sans prendre en compte les divers messages publicitaires reçus à travers Internet, l'école et les magasins.
Au Royaume-Uni, les dépenses annuelles en publicité pour les catégories nourriture, boissons non alcoolisées et fast-food s'élèvent à 743 millions de livres, dont 522 millions dépensés sur les chaînes de télévision.
Les sommes investies par les pouvoirs publics pour promouvoir une alimentation saine sont sans commune mesure avec celles dépensées par le secteur de l'agroalimentaire.
Ainsi, pour 1 dollar dépensé par l'OMS pour essayer d'améliorer l'alimentation de la population, 500 dollars sont dépensés par l'industrie agroalimentaire pour promouvoir des aliments transformés.
En France, le budget de communication de l'Institut National de Prévention et d'Education pour la Santé s'élève à 10 millions d'euros par an, contre 1,2 milliard d'euros pour l'industrie agroalimentaire.
(b) Par l'augmentation de la taille des portions
L'incitation à la consommation passe également par l'augmentation de la taille des portions.
Le schéma suivant illustre l'augmentation de la taille des portions consommées par les adultes de plus de 19 ans aux Etats-Unis, et, corrélativement, l'augmentation des calories ingérées.
Tendance de la taille des portions aux
Etats-Unis,
Adultes nationalement représentatifs âgés de
19 ans et plus
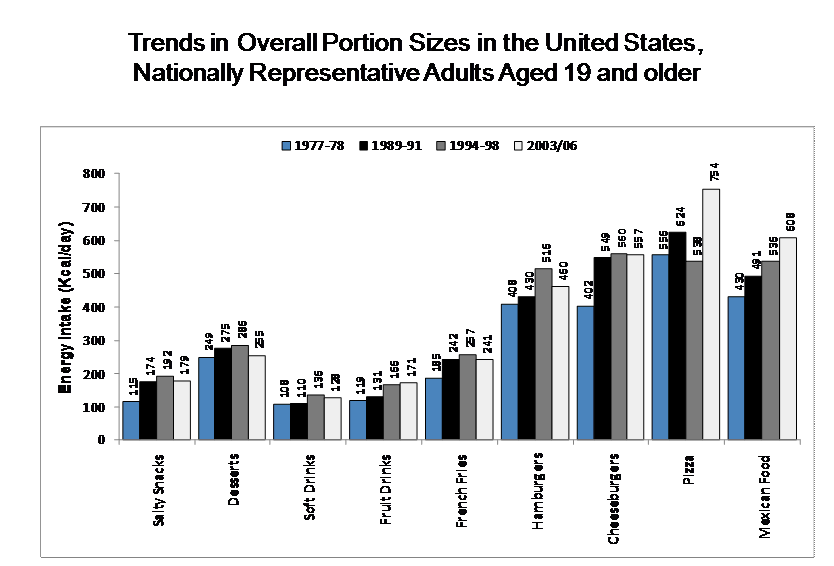
Source : Pierre Chandon
Les fastfoods ont également développé une politique des maxiformats qui consiste, pour un supplément de prix très modéré, à offrir au consommateur un menu avec des quantités plus grandes.
La durabilité des produits (biscuits, yaourts, etc.) facilite également leur vente sous forme de lots plus grands.
Or, il convient de rappeler que nous sommes mal armés pour évaluer l'augmentation des tailles des portions. Comme l'a démontré Pierre Chandon dans un article publié en 2010, les calories sont faiblement surestimées pour les petites portions mais fortement sous-estimées pour les grandes portions car les calories perçues sont insuffisamment sensibles à l'augmentation des quantités, et cela indépendamment de l'IMC de l'individu.
Ce chercheur a également constaté que l'estimation du volume de l'aliment et de sa ration énergétique peut être biaisée par le format sous lequel il est présenté.
A volume égal, les quantités semblent plus ou moins importantes selon la forme du contenant. En effet, elles semblent plus importantes dans des contenants allongés (une bouteille par exemple) que dans de grands contenants aux proportions équilibrées. Aussi, pour un même aliment proposé sous divers formats, l'accroissement des quantités peut être fortement sous-estimé, notamment lorsque les emballages ou les portions augmentent dans les 3 dimensions : quel que soit son intérêt porté à la nutrition, son poids ou son niveau d'éducation (même parmi les nutritionnistes), le consommateur ne perçoit en moyenne que 50 à 75 % d'augmentation lorsqu'un volume s'accroît en réalité de 100 %. Ces sous-estimations favorisent naturellement le choix des grandes tailles de portions.
De plus, le choix entre différentes tailles de packaging ou de menus dépend des options disponibles pour le consommateur, car ce dernier éprouve spontanément une aversion aux formats de tailles extrêmes : le consommateur a donc tendance à arrêter son choix sur le format intermédiaire.
En outre, la quantité proposée au consommateur sur les lieux d'achat peut être perçue de manière plus ou moins consciente comme une indication de la quantité « normale » à consommer par repas et par personne. Par conséquent, une augmentation de la taille des contenants et/ou des portions ingérées augmente la consommation.
Enfin, les aliments présentés comme « bons pour la santé» entraînent un double biais de perception : d'une part, le nombre de leurs calories est sous-estimé. Ainsi, la mention « allégé » fait diminuer la perception des calories de 20 % et augmenter la consommation de 50 %. D'autre part, la présence de ces aliments dans un repas (par exemple une salade accompagnant un hamburger) fait baisser la perception des calories perçues du repas tout entier.
(c) Par un accès illimité à la nourriture
Aujourd'hui, l'accès à la nourriture apparaît pratiquement illimité à travers :
- la multiplication des points de vente, qu'il s'agisse des supermarchés, des restaurants, des chaines de restauration rapide, des distributeurs automatiques ou encore des stations-service dont le rayon alimentaire (essentiellement des boissons et des snacks) tend à occuper une place toujours plus large ;
- l'amplitude des horaires d'ouverture.
Cette mise à disposition permanente de nourriture a réussi à estomper les normes sociales fondées sur des prises alimentaires structurées temporellement au profit d'une consommation ininterrompue et souvent sans faim échappant aux apprentissages et aux conditionnements.
(3) Les modifications nutritionnelles
Le recours accru aux technologies de transformation des aliments bruts et l'expansion de la grande distribution alimentaire dans les circuits d'approvisionnement ont modifié profondément la composition nutritionnelle des produits que nous ingérons : la part des graisses dans notre régime alimentaire a fortement augmenté de même que les aliments à haut index glycémique tandis que nous consommons de moins en moins de fibres .
(a) L'augmentation de la part des lipides
Transition nutritionnelle
en France
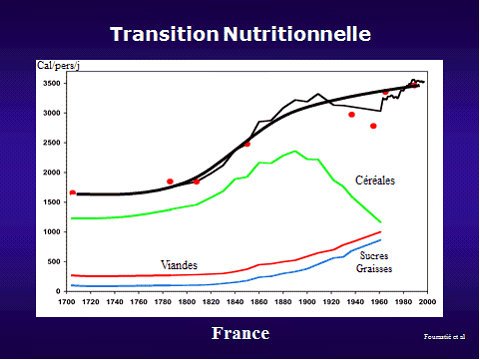
Source : Fournitié et al.
Entre 1700 et aujourd'hui, les Français ont en moyenne doublé leur ration alimentaire.
En outre, la France, comme l'ensemble de ses voisins européens (ainsi que les autres pays développés) a connu au XX e siècle une transition nutritionnelle vers un régime beaucoup plus riche en lipides et beaucoup plus pauvre en glucides complexes que lors des siècles passés.
Aujourd'hui, la part respective des glucides et des graisses dans la disponibilité calorique totale est autour de 45-55 % pour les premiers et 35-40 % pour les secondes.
Selon les données de l'annuaire statistique de la France publiées par l'INSEE, la consommation de gras en provenance de plantes est passée de 5 kg par an et par habitant en 1950 à 14 kg en 1996.
Dans la même période, la consommation de viande et de produits qui en sont dérivés a doublé.
(b) L'évolution qualitative de la composition en acides gras des graisses utilisées
La consommation de lipides a évolué non seulement en quantité, mais également en quantité. Deux familles d'acides gras ont été particulièrement montrés du doigt par les scientifiques : les acides gras de la série n-6 et les acides gras trans.
(i) Les acides gras de la série n-6
Les acides gras de la série n-6 (appelés communément omégas 6) sont des puissants moteurs de l'adipogenèse in vivo . Au contraire, les acides gras de la série n-3 diminuent la prolifération des pré-adipocytes et l'adiposité dans les modèles de rongeurs. Sur une population génétiquement stable de souris, l'exposition à une alimentation rappelant celle des pays développés ou en voie de développement suffit à faire émerger une obésité transgénérationnelle, en accord avec l'augmentation de l'obésité observée chez l'homme, sans modification du patrimoine génétique, au cours des dernières décennies.
Gérard Ailhaud s'est intéressé à l'évolution qualitative des lipides et a suggéré un lien entre l'augmentation de notre consommation en omégas 6 et le développement de l'obésité.
Il a ainsi constaté, dans une étude publiée en 2006, qu'en France, si la consommation d'acides gras a été multipliée par 1,4 entre 1960 et 2000, celle en omégas 6 a été multipliée par 2,5 en raison d'une consommation plus importante d'huile végétale (en particulier d'huile au tournesol) et d'une modification de l'alimentation animale (moindre consommation d'herbe au profit d'un régime à base de tourteau de maïs supplémenté en soja).
En 2000, la consommation d'acide linoléique s'élevait à 21 grammes par jour et par personne, soit plus de 4 fois plus que les apports nutritionnels recommandés en 2010 par l'AFSSA.
Au contraire, la consommation d'omégas 3 n'atteignait que 0,9 gramme par jour et par personne, alors que les apports recommandés s'élèvent au double.
(ii) Les acides gras trans
Les acides gras trans sont des acides gras insaturés et ont deux principales origines :
- certains acides gras trans sont dits naturels. Ils sont créés dans l'estomac des ruminants (vaches, moutons) par des bactéries qui résident dans le rumen de ces animaux. Ces composés passent ensuite dans les graisses corporelles des animaux et dans leur lait. On va par conséquent les retrouver dans la viande, le lait et les produits laitiers ;
- d'autres acides gras trans sont d'origine technologique. Ils sont synthétisés via des procédés industriels comme l'hydrogénation des huiles végétales. Il est ainsi possible de faire passer des graisses de l'état liquide à l'état solide, ce qui facilite leur utilisation et leur stockage et les rend moins sensibles à l'oxydation.
Les acides gras trans d'origine technologique sont donc
utilisés dans l'industrie agroalimentaire en raison de leurs
propriétés physico-chimiques. Ils rendent les aliments plus
fermes et plus stables, donc moins propices au rancissement. On les trouve dans
de nombreux produits alimentaires transformés comme les viennoiseries,
les pizzas, les quiches....
Les produits de panification industrielle,
viennoiseries et biscuits sont ainsi placés en seconde position parmi
les aliments contributeurs. Parmi les autres produits contribuant aux apports
en acides gras trans, on peut citer les margarines de consommation courante,
les barres chocolatées et certains plats cuisinés.
Néanmoins, à partir des années 90, les acides gras trans ont commencé à faire l'objet d'importantes critiques de la part des scientifiques.
En 1990, il a été montré que les acides gras trans augmentaient le taux de LDL (le mauvais cholestérol) et baissaient le taux de HDL (bon cholestérol).
Le comité de nutrition danois a publié plusieurs articles sur les risques cardiovasculaires générés par les acides trans gras et en 2003, le Danemark a voté une loi exigeant que ces derniers ne représentent pas plus de 2,8 g pour 100 g d'huile ou de gras.
En 2006, Steen Stender a publié un article montrant le lien entre l'absorption de 5 grammes d'acide gras trans par jour et l'augmentation du risque de maladies cardiovasculaires.
D'autres pays européens comme la Suisse et l'Autriche ont adopté la législation danoise. Néanmoins, la Commission européenne a refusé d'introduire une législation contraignante au niveau de l'Union Européenne. En conséquence, la présence d'acides gras trans varie en fonction des pays... et des pressions exercées sur les industriels par l'opinion publique.
Si les acides gras trans ont quasiment disparu des produits destinés aux pays membres les plus anciens de l'Union Européenne, leur taux reste élevé pour les mêmes aliments vendus en Pologne, en Hongrie ou encore en République tchèque !
(c) L'explosion des produits à forte densité énergétique
Non seulement le gras et le sucre sont les produits alimentaires dont le prix relatif a le plus baissé au cours des dernières décennies, mais ce sont également des aliments très palatables et donc spontanément appréciés par les consommateurs. L'industrie agroalimentaire a donc développé une multitude de produits peu chers et agréables au palais.
Néanmoins, ces aliments ont une densité énergétique5 ( * ) élevée. Or, il convient de rappeler que la densité énergétique n'est pas un déterminant de notre prise alimentaire. Celle-ci se base plutôt sur la masse ou le volume des ingrédients ingérés et leur palatabilité. En outre, les aliments palatables sont moins rassasiants que les aliments à faible densité énergétique. Une consommation régulière de produits à forte densité énergétique risque donc d'aboutir à une surconsommation d'énergie et à un gain de poids.
(d) Le fort développement de la consommation de fructose
Ce sujet a déjà été abordé en partie précédemment dans nos propos sur la consommation de boissons sucrées. Or, sa consommation a explosé depuis quarante ans.
Aux Etats-Unis, entre 1970 (date de mise sur le marché) et 2000, la consommation de fructose issu du sirop de maïs est passée de 292 grammes par personne à 33,4 kg.
La France reste un petit consommateur de boissons rafraichissantes sans alcool qui ne constituent que 2,4 % des apports caloriques totaux.
En outre, 2/3 des boissons sont bues pendant les repas. Néanmoins, depuis 1999, la consommation des jus de fruit, qui contiennent du fructose, est en augmentation.
(e) Le développement des produits transformés ou la perte de contrôle sur le contenu de notre alimentation
Face au développement du travail féminin et à l'accroissement des temps de transports pour se rendre à son travail, à l'augmentation du temps consacré aux loisirs, l'industrie agroalimentaire a facilité la vie des consommateurs en multipliant le nombre des produits transformés, voire prêts à l'emploi, qui permettent de réduire considérablement le temps consacré à la préparation des repas. Actuellement, les produits préparés représentent 26 % des dépenses alimentaires des Français, contre 12 % en 1960.
Néanmoins, ces produits accroissent la dépendance des consommateurs envers l'industrie agroalimentaire pour bénéficier d'une alimentation nutritionnelle de qualité.
Jusqu'à présent, l'étiquetage nutritionnel sur les produits reste facultatif et même lorsqu'il sera obligatoire, de nombreuses études ont montré que peu d'individus lisaient les étiquettes (et surtout pas les personnes à risque) et qu'encore moins de personnes en comprenaient le contenu.
Or, nombre de produits courants contiennent du gras ou du sucre à notre insu.
Ainsi, le choix entre une baguette de pain, du pain de mie et des biscottes pour le petit-déjeuner n'est pas anodin comme le montre le tableau suivant.
|
Aliments |
Calories
|
Protéines |
Glucides |
Lipides |
Quantité |
|
Baguette |
237 |
7 |
50 |
1 |
100 g |
|
Pain de mie |
264 |
8 |
49 |
4 |
100 g |
|
Biscotte |
403 |
10 |
75 |
7 |
100 g |
Le pain de mie est plus calorique que la baguette car il contient 4 fois plus de lipides. Il en est de même pour les biscottes qui contiennent 7 fois plus de lipides que la baguette.
De même, pour un même aliment, la manière de le cuisiner va profondément modifier son profil nutritionnel comme le montre le tableau suivant.
Le simple fait de paner le poisson 6 ( * ) multiplie le nombre des calories ingérées par 2,5 et quadruple la quantité des lipides consommés.
|
Aliments |
Calories
|
Protéines |
Glucides |
Lipides |
Quantité |
|
Bâtonnets de colin panés |
223 |
12,1 |
15,8 |
12,4 |
100 g |
|
Colin au four |
90,5 |
17 |
0 |
2,5 |
100 g |
Dans une moindre mesure, la multiplication du nombre des repas pris hors domicile (soit 23 % du budget alimentaire des ménages français) rend également le contrôle de son alimentation plus difficile .
b) L'impact de la sédentarisation
La balance énergétique dépend de deux variables : les entrées (sous forme de prise alimentaire) et les sorties (sous forme de dépense énergétique).
Les paragraphes précédents ont illustré la manière dont notre environnement nous pousse à une plus grande consommation. Si cette dernière était associée à une dépense énergétique plus importante, notre balance énergétique resterait équilibrée.
Malheureusement, l'évolution de notre mode de vie nous conduit au contraire à une sédentarisation toujours plus grande dans notre vie quotidienne.
En deux siècles, notre activité physique a été divisée par 10.
Activité physique
(Population
générale)
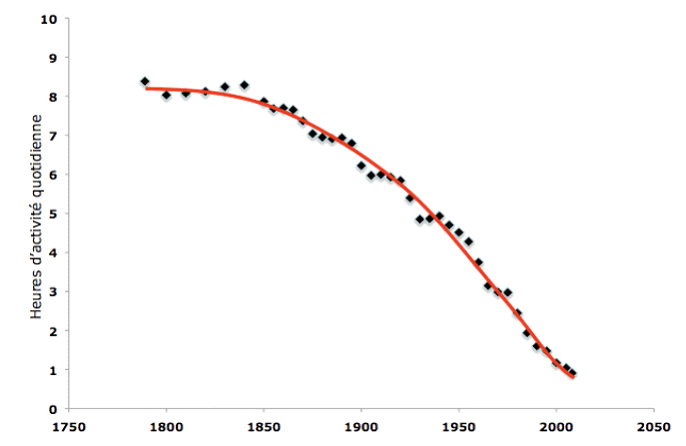
Source : Jean-François Toussaint
Différentes études prospectives ont montré que le temps passé à des occupations sédentaires, indépendamment du niveau habituel d'activité physique, est associé au gain de poids avec le temps. Ainsi, dans une étude épidémiologique américaine portant sur des infirmières, 2 heures supplémentaires passées devant la télévision étaient associées à une augmentation de 25 % du risque de devenir obèse après 6 ans de suivi .
(1) Dans notre activité professionnelle
La réduction drastique de la part de la population agricole dans la population active (3,5 % en 2005), la mécanisation des outils de travail dans l'industrie ainsi que l'extension du secteur tertiaire ont contribué au déclin de l'activité physique de l'individu sur son lieu de travail.
(2) Dans nos loisirs
Malgré l'augmentation des temps de loisir, la tendance est à la diminution de l'activité physique compte tenu du poids croissant des occupations inactives comme la télévision, Internet ou les jeux vidéo. Or, plusieurs études ont démontré une relation étroite entre le nombre d'heures passées devant la télévision et la prévalence de l'obésité.
Selon l'étude nationale nutrition santé de 2006, le temps moyen passé devant un écran (télévision, ordinateur ou jeux vidéo) est de trois heures ou plus chez 53 % des adultes (59 % des hommes et 48 % des femmes).
Par ailleurs, 39 % des enfants de 3-17 ans (41 % des garçons et 38 % des filles) passent 3 heures ou plus devant un écran en moyenne par jour.
Aux Etats-Unis, les enfants passeraient en moyenne 7,5 h par jour à réaliser des activités sédentaires.
(3) Dans notre vie quotidienne
En réalité, la sédentarité caractérise désormais notre vie quotidienne.
Comme le rappelle l'étude collective de l'INSERM sur l'activité physique publiée en 2008 : « la réduction des occupations de l'individu ayant une incidence physique, l'usage de l'automobile, le déclin de la marche (en particulier chez les enfants, les femmes et les personnes âgées), l'aménagement de l'espace public (escaliers roulants, ascenseurs, portes automatiques), la réduction de l'activité physique et du sport dans certains établissements scolaires, la crainte des adultes pour la sécurité des enfants dans les jeux libres » contribuent à la réduction spectaculaire de l'activité physique.
c) L'impact du développement technologique
Le développement technologique a un impact majeur sur la réduction de notre dépense énergétique en encourageant notre sédentarisation. Les recherches de Marc Hamilton sur la sédentarité laissent craindre que la situation puisse encore empirer : le développement de la domotique, l'explosion de la vente par correspondance sur Internet, la multiplication des applications associées aux téléphones portables constituent autant de pistes pour une sédentarisation accrue.
Par ailleurs, à travers le développement du chauffage et de l'air conditionné, le développement technique limite également les dépenses énergétiques liées à la thermogénèse.
d) Les « nouveaux » déterminants de l'obésité
Depuis quelques années, des équipes de recherche s'intéressent à de « nouveaux » déterminants de l'obésité. En 2009, le National Institute of Health a même lancé un appel à projets sur les causes non traditionnelles de l'obésité.
(1) Le stress
« Dans notre monde moderne, où la mondialisation exacerbe la concurrence, la superperformance et le surmenage, toutes les conditions sont réunies pour favoriser le surpoids ». Tel est le commentaire d'Angelo Tremblay, professeur de physiologie et de nutrition à l'université de Laval, dans son dernier livre 7 ( * ) pour caractériser l'impact du stress dans le développement de l'obésité. Le stress agirait à travers deux mécanismes.
D'abord, il crée une émotion négative que l'individu essaie généralement de compenser par un aliment qui réconforte, donc palatable et à forte densité énergétique.
Ensuite, physiologiquement, un stress chronique active le système hypothalamo-hypophysaire qui a son tour augmente de façon chronique la sécrétion de cortisol par la surrénale. Or, une sécrétion chroniquement augmentée de cortisol favorise l'accumulation de graisse au niveau viscéral.
(2) Les médicaments
La consommation de certains médicaments peut se traduire par une prise de poids, qui peut s'avérer quelquefois considérable.
Ainsi, les régulateurs de l'humeur font prendre plus de 10 kg dans 20 à 50 % des cas. Il en est de même pour les antidépresseurs, les neuroleptiques et les antipsychotiques.
De même, certains protocoles de chimiothérapie ou hormonothérapie utilisés dans le cancer du sein sont responsables de la prise de poids chez la grande majorité des patientes.
Paradoxalement, certains médicaments pour lutter contre le diabète ou l'hypertension contribuent également à une augmentation du poids, alors même qu'un IMC élevé est un facteur de risque pour ces maladies.
(3) Les polluants et perturbateurs endocriniens
Depuis la fin de la deuxième guerre mondiale, notre environnement chimique a été profondément modifié. L'espèce humaine est exposée à un nombre croissant de substances chimiques, notamment à travers son environnement immédiat et son alimentation. Or, l'exposition à ces xénobiotiques crée des inquiétudes dans la mesure où ils interfèrent avec notre physiologie et, notamment, avec notre contrôle homéostatique.
Plusieurs études ont montré la responsabilité de certains polluants et perturbateurs endocriniens dans la dérégulation des signalisations hormonales impliquées dans l'adipogénèse, le métabolisme des lipides ou encore la balance énergétique, contribuant ainsi au développement de l'obésité 8 ( * ) .
Les polluants organopersistants (POPs), comme les dioxines ou « dioxines like » sont un lieu privilégié de stockage dans la graisse.
|
Des perturbateurs endocriniens aux obésogènes environnementaux La rapide évolution de son mode de vie favorise l'exposition de l'homme à un nombre croissant de substances chimiques, notamment à travers son environnement immédiat et son alimentation. Or, l'exposition à ces xénobiotiques soulève de nombreuses questions de santé publique, car ces molécules peuvent interférer avec les processus physiologiques normaux, et par exemple, agir en perturbateurs endocriniens influant sur la synthèse, la sécrétion, le transport, le métabolisme des hormones ou sur les voies de signalisation qu'elles ciblent. Ainsi, de nombreuses études épidémiologiques, cliniques et expérimentales ont initialement montré la responsabilité de contaminants environnementaux dans la dérégulation des fonctions de reproduction chez l'animal, dont l'homme. Cependant, les conséquences néfastes (fertilité, maturation sexuelle, certains cancers) de l'exposition aux perturbateurs endocriniens ne concernent pas uniquement les fonctions de reproduction. Ces molécules ont encore été incriminées lors de constats d'altérations d'autres fonctions telles que le développement, la croissance, le comportement et plus récemment le métabolisme énergétique. Dès lors, certains scientifiques se sont interrogés sur l'éventuelle contribution de perturbateurs endocriniens à la propagation de l'épidémie mondiale d'obésité. C'est dans ce contexte qu'est apparu le terme d'environnement « obésogène » : concrètement, les contaminants de la chaine alimentaire tels que les perturbateurs endocriniens sont susceptibles d'exercer des effets synergiques à ceux de la surconsommation calorique et d'aboutir au développement d'obésités plus nombreuses et plus sévères. Il est maintenant établi que certaines de ces molécules exercent des effets endocriniens et métaboliques en lien, non seulement avec l'obésité, mais aussi avec les autres caractéristiques du syndrome métabolique : diabète de type 2, hypertension artérielle et hyperlipidémie. Parmi les molécules suspectes de ces effets obésogènes figurent les organotines, le bisphénol A, les phatalates, certains composés bromés et perfluorés. L'exposition de l'homme, notamment par les aliments potentiellement vecteurs de ces contaminants, induit un risque émergent à considérer. En conséquence, il est nécessaire d'étudier les effets à faibles doses, éventuellement des mélanges, à long terme voire sur plusieurs générations des contaminants environnementaux et alimentaires. L'évaluation de leur rôle dans le développement des maladies métaboliques représente un enjeu important dans la compréhension et la prévention de ces pathologies. Source : Dr Hervé Guillou & Dr Pascal Martin, ToxAlim, Equipe « Toxicologie Intégrative et Métabolisme »,INRA Toulouse |
e) L'obésité : une adaptation physiologique ?
Au terme de l'étude des déterminants de l'obésité, on peut se demander si celle-ci est un phénomène pathologique ou une adaptation physiologique aux évolutions de notre mode de vie. La constitution d'un excès de masse grasse serait la réponse physiologique à la sédentarisation massive et à une disponibilité alimentaire quasi-illimitée. En effet, l'augmentation de la masse grasse accroît l'oxydation des lipides et la dépense énergétique du fait de l'augmentation concomitante de la masse maigre.
Comme résume le professeur Arnaud Basdevant : « l'augmentation de la masse grasse serait le prix à payer pour rétablir l'équilibre énergétique face à la pression de l'environnement et aux évolutions des modes de vie. »
II. UNE « VRAIE » MALADIE QUI PEINE À ÊTRE RECONNUE
A. UNE « VRAIE »MALADIE...
L'obésité entraîne une inflammation à bas bruit délétère et altère la flore intestinale. Elle est le résultat de deux types de dérèglement :
- une défaillance des systèmes de régulation qui conduit le mangeur à surconsommer par rapport à ses besoins énergétiques ;
- une disposition du tissu adipeux qui favorise un développement plus ou moins irréversible des adipocytes.
Elle constitue une maladie car elle peut mettre en cause le bien-être somatique, psychologique et social des individus.
1. Une maladie chronique
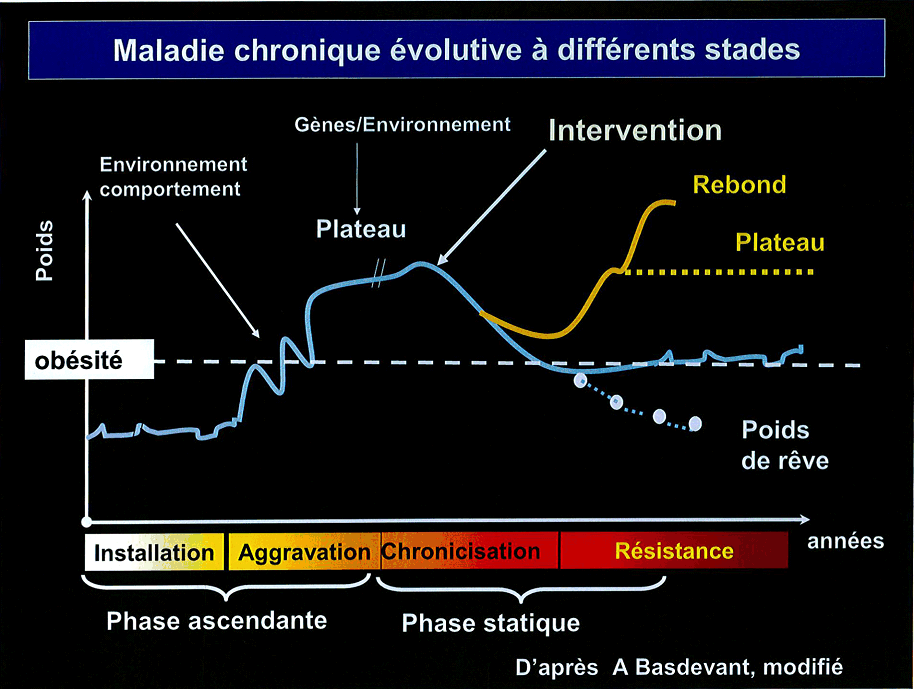
Source : Olivier Ziegler
L'obésité est une maladie chronique évolutive et les mécanismes physiopathologiques en cause varient selon le stade de l'obésité.
Dans la phase dynamique, l'augmentation initiale de la masse grasse résulte d'un déséquilibre du bilan énergétique au profit du stockage de la masse grasse. Néanmoins, durant cette phase, les dépenses énergétiques des obèses tendent à augmenter par l'accroissement de la masse musculaire concomitant à celui de la masse grasse et par une oxydation des lipides.
S'ensuit une phase statique au cours de laquelle le poids se stabilise (mais à un niveau supérieur que le niveau initial), traduisant un nouvel équilibre au niveau du bilan d'énergie.
Or, il semblerait que cette phase soit associée à une chronicisation de l'obésité qui s'avère alors difficilement réversible. En effet, le tissu adipeux se modifie, un phénomène de résistance à l'amaigrissement s'instaure et les complexités liées à l'obésité apparaissent.
a) L'altération du tissu adipeux
(1) Hypertrophie et hyperplasie
Les acides gras sont stockés dans le tissu adipeux par les adipocytes sous forme de triglycérides. Le tissu adipeux est d'une grande plasticité et reste capable de se développer tout au long de la vie. L'augmentation de la masse grasse résulte d'une augmentation de la taille des adipocytes (hypertrophie) de façon privilégiée puis probablement de leur nombre (hyperplasie) 9 ( * ) .
L'hypertrophie résulte d'une accumulation de triglycérides par les adipocytes lorsque la balance énergétique est déréglée au profit des entrées d'énergie. Lorsque la balance énergétique devient négative, les adipocytes vont se vider en libérant les triglycérides afin de fournir de l'énergie.
Par ailleurs, le nombre des adipocytes peut s'accroître dans de larges proportions. Cette hyperplasie résulte du processus d'adipogenèse qui implique un processus de prolifération des cellules progénitrices présentes dans le tissu adipeux et leur différentiation en adipocytes.
Selon l'hypothèse de la « taille critique », il existerait une taille cellulaire maximale. Ainsi, la cellule adipeuse différenciée se charge de triglycérides jusqu'à atteindre une taille critique au-delà de laquelle elle « recrute » un nouveau préadipocyte.
Le nombre de cellules adipeuses peut continuer d'augmenter si le stockage d'énergie est rendu nécessaire par un bilan énergétique positif. En revanche, une fois différenciées, les cellules ne retournent pas au stade de précurseurs. Elles restent disponibles pour stocker de nouveau des triglycérides.
Au niveau du tissu adipeux sous-cutané, il semble que la première phase est celle d'hypertrophie suivie par la phase d'hyperplasie. Il faut préciser qu'au niveau du tissu adipeux viscéral, les adipocytes sont plus petits et les phases d'hypertrophie et d'hyperplasie sont encore mal définies.
(2) L'altération de la capacité d'expansion du tissu adipeux
L'hypertrophie adipocytaire génère des changements d'activités de l'adipocyte qui va produire plus de leptine par exemple mais également plus de facteurs inflammatoires. L'adipocyte hypertrophique est également moins "actif" d'un point de vue métabolique.
Cependant si cette "baisse" d'activité métabolique est compensée par la mise en place du phénomène d'hyperplasie adipocytaire qui va conduire à l'apparition de petits adipocytes "jeunes et très actifs", le tissu va continuer à assurer ses capacités de stockage.
En revanche, si la phase d'hyperplasie ne peut pas prendre le relais de la phase d'hypertrophie, le tissu adipeux va voir ses capacités de stockage du surplus d'acides gras diminuées et les acides gras vont se déposer dans d'autres tissus (foie, muscles, pancréas, coeur etc) au sein desquels ils vont avoir des effets délétères.
A l'heure actuelle, la science n'est pas en mesure de prédire la capacité d'expansion du tissu adipeux chez les patients. Si cette information devenait disponible, elle permettrait de détecter les patients qui présentent une capacité d'expansion du tissu adipeux réduite et qui, par conséquent, risquent de développer des pathologies associées à l'obésité.
La question de l'hypertrophie et de l'hyperplasie des adipocytes reste un sujet de recherche avec de nombreuses inconnues. Ainsi, P. Arner a avancé dans une étude publiée dans Nature que les capacités de prolifération (hyperplasie) étaient surtout observée à la naissance et ce jusqu'à 20 ans environ, puis que les phénomènes d'hypertrophie dominaient.
(3) L'inflammation du tissu adipeux
Le tissu adipeux blanc est composé de plusieurs types cellulaires. Outre les adipocytes et les préadipocytes, il comporte également des macrophages, des lymphocytes et d'autres types cellulaires regroupés sous le terme de « fraction stroma-vasculaire ».
Comme le rappellent Christine Poitou et Karine Clément dans un article publié en 2007, des travaux réalisés par des équipes américaines et françaises ont montré que les tissu adipeux blanc de sujets obèses est la cible d'une accumulation macrophagique et que cette infiltration est associée à l'index de masse corporelle et à l'hypertrophie adipocytaire.
Ni les mécanismes facilitant l'infiltration macrophagique et l'activation des macrophages dans le tissu adipeux, ni les conséquences locales et systémiques de cette infiltration ne sont entièrement connus.
Néanmoins, plusieurs observations ont été réalisées, notamment par l'équipe de Karine Clément.
Au niveau tissulaire, le phénomène le plus important est l'apparition d'une fibrose induite par l'inflammation chronique. Le fort degré de fibrose du tissu adipeux d'obèse pourrait altérer la capacité de communication et la vitalité des adipocytes enchâssés dans la matrice fibrose et, par conséquent, la plasticité du tissu adipeux.
En outre, il semblerait que les macrophages exercent un puissant effet inhibiteur sur la différentiation adipocytaire. En effet, le comportement des préadipocyte placés dans un milieu contenant des macrophages activés sécrétant des facteurs proinflammatoires apparaît modifié. Ils échouent à se différencier normalement, tendent à s'allonger et à acquérir une capacité de migration. Leur signature moléculaire est de type inflammatoire et l'expression des gènes de la fibrose est également augmentée. Ces préadipocytes dysfonctionnels fabriquent des composants de la matrice extracellulaire tels que la fibronectine et le collagène.
Ces travaux d'exploration à partir de modèles cellulaires humains suggèrent donc que l'inflammation bas bruit affectant le tissu adipeux perturbe profondément la biologie des adipocytes et des préadipocytes et, par voie de conséquence, réduirait la capacité d'expansion du tissu adipeux. Une hypothèse avancée est que le tissu adipeux, dans ce cas, ne peut plus jouer son rôle protecteur de stockage des acides gras qui vont se déverser dans le sang et se concentrer dans les organes.
L'obésité devient alors une pathologie d'organes avec l'apparition des complications cardiovasculaires et de l'insulinorésistance, facteur de risque du diabète de type 2.
2. La reconnaissance de l'obésité comme une maladie par l'Organisation Mondiale de la Santé en 1997
La consultation de l'Organisation Mondiale de la Santé sur l'obésité s'est tenue à Genève du 3 au 5 juin 1997. Elle a été l'aboutissement d'un processus de préparation de deux ans, auquel ont participé plus de 100 experts dans le monde.
Cette consultation poursuivait quatre objectifs :
- examiner la prévalence et les tendances mondiales de l'obésité chez l'enfant et l'adulte, les facteurs favorisant l'obésité et les conséquences de cette dernière ;
- analyser les conséquences sanitaires et économiques de l'obésité et leurs répercussions sur le développement ;
- élaborer des recommandations visant à aider les pays à définir en santé publique des politiques et des stratégies d'ensemble visant à améliorer la prévention et la prise en charge de l'obésité ;
- répertorier les questions qui nécessitent des recherches approfondies.
Au cours de cette consultation, l'Organisation Mondiale de la Santé a estimé que l'obésité était une maladie à part entière et qu'elle était également un des principaux facteurs de risque d'autres maladies non transmissibles tels que le diabète de type 2 et la cardiopathie coronarienne.
B. ... QUI PEINE À ÊTRE RECONNUE
Pourtant, la reconnaissance de l'obésité en tant que maladie chronique continue à faire débat, non seulement au sein du grand public, mais également parmi les professionnels de la santé.
1. Une connaissance encore partielle des mécanismes biologiques liés à l'obésité
D'énormes progrès ont été réalisés dans la connaissance des mécanismes biologiques liés à l'obésité comme l'illustrent les exemples suivants.
La découverte de la leptine en 1994 a représenté une avancée importante dans la compréhension des mécanismes centraux de contrôle de la prise alimentaire et des réserves énergétiques. La découverte de nouvelles hormones et neuro-hormones, l'approfondissement des recherches sur des systèmes de signalisation déjà connus ont permis de préciser plusieurs boucles de rétroaction entre la périphérie et le cerveau.
De même, grâce à la découverte des gènes impliqués dans les formes monogéniques d'obésité animale, des progrès considérables ont été réalisés au cours des dernières années dans la connaissance de certains mécanismes impliqués dans la régulation du poids et des dépenses énergétiques.
Pour autant, de nombreuses inconnues persistent et d'immenses progrès restent à accomplir afin de mieux connaître les mécanismes biologiques liés à l'obésité.
Par exemple, la compréhension de l'ensemble des mécanismes physiologiques permettant d'assurer le fonctionnement régulier des organes malgré une prise alimentaire discontinue, est encore à ce jour plus analytique que synthétique. Le défi est d'arriver dans les prochaines années à une compréhension systémique du maintien de l'homéostasie énergétique et à sa modélisation.
Dans un autre registre, la nature des relations entre le statut pondéral et le profil du microbiote reste à établir. Ainsi, la modification de l'équilibre de certaines espèces bactériennes comme les firmicutes et les bactéroïdetes en cas d'amaigrissement peut tout aussi bien être responsable de la perte de poids et des changements métaboliques, qu'être la conséquence de celui-ci ou du changement de régime alimentaire.
2. La connotation morale de l'obésité
L'image que l'on se fait de son corps est influencée par les représentations sociales et les normes de la société à laquelle on appartient 10 ( * ) . Ainsi, un individu peut se voir plus gros qu'il n'est en réalité et désirer perdre du poids s'il est dans un milieu dans lequel la corpulence est assez faible, alors que cela ne serait pas forcément le cas si son environnement social se caractérisait par une corpulence plus forte.
Aujourd'hui, l'idéal de minceur constitue la norme à atteindre, preuve d'une bonne situation sociale, signe de richesse, de volonté et de maîtrise de soi dans une société où l'accès à la nourriture est illimité.
Ne pas obéir à cette norme esthétique est donc communément associé à un manque de volonté et à du laisser-aller.
La médicalisation de l'obésité n'a pas permis d'éliminer la connotation morale liée à cette maladie. En effet, loin d'être contradictoire, l'impératif sanitaire vient renforcer la norme esthétique, et par conséquent la pression du corps désirable. Il ne s'agit plus d'une simple question individuelle, mais d'un problème collectif : dès lors, les autres (médecins, diététiciennes, éducateurs sportifs) sont en droit de juger les corps des obèses et de les encourager à le transformer. Deviennent désirables à la fois le corps beau et le corps sain.
Les thérapies vont donc s'organiser autour de la perte de poids, sans tenir compte du stade de la maladie 11 ( * ) et en se concentrant sur les comportements individuels, pourtant largement conditionnés par les déterminants sociaux et environnementaux.
En cas d'échec, la tentation est forte de renvoyer le patient à sa faiblesse de caractère, voire à son irresponsabilité compte tenu des risques médicaux courus.
3. L'hétérogénéité des obésités au regard de leur potentiel pathogène et de leur traitement
La reconnaissance de l'obésité comme maladie à part entière souffre également de l'hétérogénéité des obésités au regard de leur potentiel pathogène et de leur traitement.
En effet, toutes les formes d'obésité ne sont pas identiques en matière de facteur de risque pour le développement de maladies chroniques.
D'abord, il semblerait que 25 % à 30 % des obèses ne développent pas de maladies traditionnellement associées à l'obésité. L'une des explications envisagées est que leur métabolisme et/ou leur mode de vie (à travers l'exercice physique notamment) joueraient un rôle protecteur.
Par ailleurs, la répartition régionale du tissu adipeux est un facteur important afin d'expliquer le risque cardiométabolique de l'obésité. En effet, des travaux épidémiologiques et métaboliques publiés au cours des vingt dernières années ont confirmé les observations cliniques magistrales d'un chercheur clinicien français, le Professeur Jean Vague, qui fut le premier à suggérer, en 1947, que l'obésité gynoïde n'est pas corrélée à une plus grande morbidité cardiovasculaire.
En revanche, il avait suggéré que l'obésité androïde (ou abdominale) constitue un facteur de risque majeur associé à la plupart des complications de l'obésité et à la mortalité attribuable à cette condition.
Des travaux d'imagerie récents où l'adiposité abdominale viscérale et sous-cutanée a pu être mesurée de façon précise ont bien montré que l'obésité viscérale constituait la forme d'obésité la plus dangereuse pour la santé cardiométabolique.
Le développement de l'obésité chez les personnes âgées (appelée obésité sarcopénique ) est également délétère car elle associe un excès de masse grasse, notamment viscérale, et une diminution de la masse fonctionnelle musculaire.
L'obésité morbide est mesurée par un index de masse corporelle supérieur ou égal à 40, ce qui correspond concrètement à un poids au moins deux fois plus important que le poids « théorique ». Ce type d'obésité est très souvent associé à des complications métaboliques et un retentissement mécanique important (respiratoire, insuffisance cardiaque, articulaire etc).
4. La sur-et sous médicalisation du poids
a) Préoccupation esthétique et préoccupation sanitaire
La société contemporaine exacerbe l'idéal de minceur tout en contribuant, par une offre alimentaire toujours plus abondante et une sédentarisation accrue, à une augmentation généralisée du poids de la population.
Les femmes sont particulièrement victimes de ce paradoxe dans la mesure où elles font l'objet d'une tolérance bien plus limitée que chez les hommes en ce qui concerne leur corpulence. Par conséquent, elles subissent une pression sociale plus forte pour rester (ou devenir) minces et leur corpulence joue un rôle important dans leur intégration sociale et professionnelle.
Il n'est donc pas étonnant que ce soient les femmes qui soient le plus attentives à leur poids, à travers des préoccupations à la fois esthétiques et relationnelles. Elles sont donc promptes à consulter médecins, diététiciens et nutritionnistes pour trouver une solution à « leur problème de poids ».
Or, même si cet excès de poids par rapport à un idéal peut générer des frustrations, il est rarement pathologique, dans le sens où cette accumulation anormale ou excessive de graisse corporelle pourrait nuire à la santé.
b) Une prévention de plus en plus médicalisée
La prévention primaire vise à améliorer l'état de santé de la population en favorisant certaines habitudes alimentaires et certains modes de vie considérés comme sains.
Néanmoins, le développement de l'obésité en France depuis le début des années 90 a conduit à mélanger les objectifs de préservation de la santé et de gestion du poids et, ce faisant, à médicaliser la prévention à travers la multiplication des recommandations diététiques.
Cette tendance a plusieurs inconvénients soulevés par le groupe de réflexion sur l'obésité et le surpoids.
D'abord, ce discours tend à faire croire qu'il suffirait de manger équilibré pour pouvoir perdre du poids, ce qui est faux puisque la perte de poids est associée à une réduction de nombre des calories ingérées, et non de leur provenance.
En outre, un discours essentiellement axé sur la diététique tend à réduire l'alimentation à la nutrition, alors que le plaisir de manger reste le moteur principal de l'acte alimentaire. Or, si ce dernier dépend de la palatibilité des aliments, il est également déterminé par des valeurs culturelles (tels que la convivialité et le partage).
Enfin, la médicalisation de la prévention tend à développer une relation anxiogène vis-à-vis des aliments. En effet, les individus sont partagés entre deux aspirations apparemment contradictoires, à savoir d'un côté obéir à leur goût qui privilégie les aliments sucrés et gras et, d'un autre côté, suivre le discours officiel tendant à les diaboliser. Cette dichotomie tend à créer une anxiété et une culpabilité alimentaires et risque d'entraver les processus physiologiques de contrôle de la prise alimentaire (faim, satiété, contentement, appétits spécifiques). Elle peut conduire à des troubles du comportement alimentaire liés à la restriction cognitive (cf supra ), mais également à l'orthorexie et même à l'anorexie.
|
Orthorexie et anorexie L'orthorexie est une attitude obsessionnelle vis-à-vis de la nourriture et de l'alimentation. La personne orthorexique va petit à petit s'installer dans l'obsession du "manger juste", traquant tous les additifs ou éléments négatifs dans une quête de l'aliment parfait qui ne lui apporterait que des effets positifs pour la santé. Une partie du problème que rencontre la personne orthorexique est que son obnubilation pour la nourriture saine finit par affecter gravement sa vie sociale : elle ne peut plus prendre aucun repas en société dans les cas extrêmes, et à la manière de certaines anorexiques, la quête de l'aliment parfait finit par occuper une bonne partie de ses pensées et de son temps. L'anorexie apparaît tout d'abord comme une obsession de la minceur. Pour servir cette obsession, les axes principaux vont être un désir inaltérable de perdre du poids, un refus de s'alimenter et des stratégies de contrôle, diverses et sophistiquées. La personne anorexique passe progressivement de l'état de minceur à celui de maigreur puis de dénutrition. Dans 5 % des cas, l'issue de cette maladie est fatale. |
c) La sous-médicalisation des personnes fortement à risque ou déjà malades
Paradoxalement, l'obésité fait également l'objet d'une sous-médicalisation.
Ainsi, l'obésité viscérale ne fait l'objet d'aucune prévention généralisée, alors qu'elle est un facteur de risque plus important que l'indice de masse corporelle.
Malgré les innombrables études démontrant le lien entre l'adiposité viscérale et les maladies cardiovasculaires ainsi que les multiples recommandations des sociétés savantes, les autorités publiques n'ont pas encore pris les mesures nécessaires pour prévenir les complications chez les personnes à risque.
Quant aux individus touchés par l'obésité viscérale, ils sont largement ignorants des risques qui y sont associés et refusent généralement d'être considérés comme obèses.
Par ailleurs, cette dernière a longtemps concerné en grande majorité des hommes, même si la répartition adipeuse des femmes a tendance à évoluer vers un profil plus androïde, surtout après la ménopause. Ainsi, selon la dernière étude ObEpi de 2009, 26 % des hommes ont un tour de taille supérieur à 102 cm, et 40% des femmes ont un tour de taille supérieur à 88 cm, seuil à partir duquel on constate une obésité viscérale.
Ces chiffres semblent donc indiquer que désormais, l'obésité viscérale touche majoritairement les femmes, plutôt dans la deuxième partie de leur vie.
L'évolution à la hausse du tour de taille avec le temps peut traduire chez le patient une augmentation de l'adiposité abdominale viscérale, et ce parfois même en l'absence de changement dans l'IMC, ce phénomène soulignant bien l'importance en santé publique et en clinique d'effectuer la mesure du tour de taille en tant que nouveau « signe vital ».
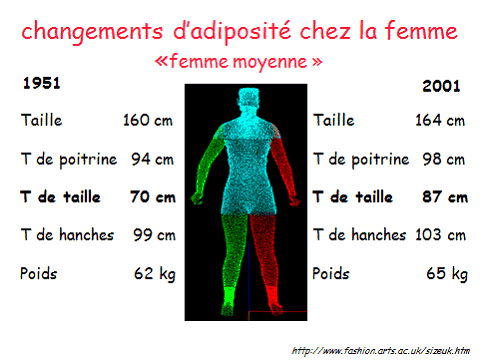
Or, les représentations sociales associées à l'adiposité viscérale chez les hommes ne sont pas forcément négatives dans la mesure où son aspect inesthétique est largement compensé par son association à une certaine position sociale. Concrètement, le « bedon » est plutôt symbole de réussite sociale et de respectabilité.
L'obésité massive fait également l'objet d'une sous-médicalisation pour plusieurs raisons.
D'abord, certains individus apprécient mal leur corpulence et ne l'associent pas à un risque de morbidité et de mortalité accru.
Ensuite, certains patients renoncent à être soignés. Confrontés à de multiples échecs en matière de poids, intimidés par le regard réprobateur de la société et, parfois, du personnel soignant, ils finissent par intégrer les reproches de faiblesse et de manque de volonté qui leur sont faits plus ou moins ouvertement et n'osent plus se faire soigner.
Enfin, la prise en charge des personnes obèses est rendue difficile par l'absence de médicaments permettant d'agir durablement sur le poids. Quant à la prise en charge des personnes faisant l'objet d'une obésité morbide, elle se heurte à de nombreuses difficultés matérielles faute d'infrastructures et d'équipements adaptés à leur corpulence.
III. UNE MALADIE GRAVE
Le nombre d'obèses a doublé au cours des 20 dernières années aux Etats-Unis et en Europe. Il a même triplé en ce qui concerne les enfants obèses. L'obésité affecte actuellement 32 % de la population adulte aux Etats-Unis, soit 72 millions d'habitants. Parmi ceux-ci, 11 millions, c'est-à-dire 5 % de la population, ont une obésité morbide avec un index de masse corporelle supérieur à 40.
Aux Etats-Unis, le nombre de décès par an attribués à l'obésité est estimé à 300.000. La diminution de l'espérance de vie pour les personnes dont l'indice de masse corporelle est compris entre 30 et 40 est estimée entre 2 et 5 ans ; elle serait comprise entre 5 et 20 ans pour les obèses morbides (indice de masse corporelle supérieur à 40).
Ce phénomène n'est pas limité aux pays occidentaux. L'incidence de l'obésité, et notamment de l'obésité morbide, augmente de manière impressionnante également en Amérique du Sud, au Moyen-Orient, en Asie du Sud-Est, en Inde en Chine.
L'obésité est un phénomène complexe dont les déterminants sont multiples et les mécanismes physiologiques encore mal connus. En revanche, parce qu'elle se voit, elle est souvent réduite par l'opinion publique à son aspect esthétique.
Or, l'obésité est une maladie grave en raison des pathologies qui lui sont associées, de la stigmatisation dont souffrent les personnes obèses, de l'évolution préoccupante de cette maladie et des coûts qu'elle induit pour le système de santé.
A. DE PAR LES COMPLICATIONS QU'ELLE ENTRAÎNE
Comme le fait remarquer l'Organisation mondiale de la Santé dans son rapport de 1997 : « Les conséquences de l'obésité pour la santé sont nombreuses et variées, allant d'un risque accru de décès prématuré à plusieurs maladies non mortelles mais débilitantes 12 ( * ) ayant des effets indésirables sur la qualité de la vie. L'obésité est également un facteur de risque important de maladies non transmissibles, tels que le diabète de type 2, les pathologies cardio-vasculaires et certains cancers, et est associée dans bon nombre de pays industrialisés à divers problèmes psychosociaux. L'obésité abdominale est particulièrement inquiétante, puisqu'elle est associée à des risques plus importants qu'une répartition plus périphérique de la graisse ».
1. Obésité et cancer
Désormais, les liens entre l'obésité et certains types de cancer sont clairement établis.
Selon le dernier rapport du World Cancer Research Fund/American Institute for Cancer Research de 2007, il existe une relation convaincante entre d'une part le surpoids et l'obésité et, d'autre part, le cancer de l'oesophage, du pancréas, du colon, du rectum, de l'endomètre, du rein et du sein (pour la femme ménopausée).
L'obésité est un facteur de risque d'autant plus important pour le développement de certains cancers qu'elle apparaît tôt et que la durée de vie des personnes obèses augmente.
L'excès pondéral est associé à un mauvais pronostic du cancer du sein, surtout après la ménopause, à la fois en favorisant des cancers plus agressifs, mais également par un effet propre sur le risque de récidive.
Ainsi, il a été prouvé que la récidive du cancer du sein pouvait être limitée par une diminution de poids. Il convient néanmoins de remarquer que l'étude WINS qui a permis ce constat a imposé une réduction drastique de la part lipidique dans l'alimentation (20 % des apports journaliers).
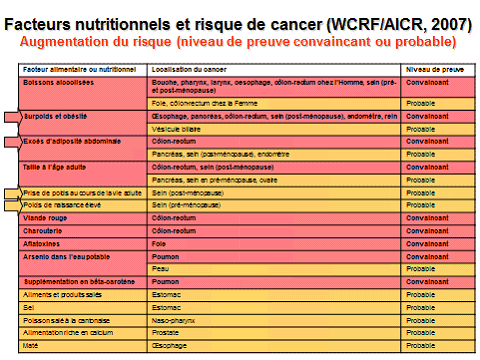
2. Obésité et diabète
En 2010, 285 millions de personnes sont diabétiques et 438 millions d'individus devraient être concernés en 2030. Uniquement en Asie, le nombre de diabétiques devrait doubler et passer de 59 millions à 101 millions de personnes.
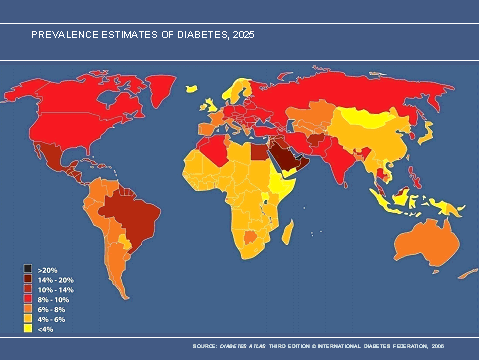
Dans les Emirats arabes unis, 28 % de la population a du diabète.
En France, 4 % de la population est diabétique et cette maladie a coûté 12 milliards d'euros en dépenses de santé en 2009.
Le diabète est la première cause de dialyse et de cécité.
De très nombreuses études ont montré l'association positive entre obésité et diabète de type 2. Les trois quarts des patients diabétiques de type 2 sont obèses et les patients qui ont un IMC supérieur à 30 ont environ dix fois plus de risque de devenir diabétiques que ceux dont l'IMC est inférieur à 30. Cependant, tous les obèses ne deviendront pas diabétiques.
L'adiposité viscérale constitue également un facteur de risque indépendant pour le diabète. Dans les modèles de prévention du diabète, le tour de taille a un facteur 20 contre 8 par exemple pour le fait que la mère est diabétique, alors que la prédisposition génétique du diabète est confirmée.
Le rôle prépondérant de l'adiposité viscérale a été démontré dans plusieurs études dans lesquelles le risque de diabète augmente pour des individus dont le tour de taille augmente alors même que ces derniers ont un poids normal.
Le vieillissement de la population constitue une cause de l'augmentation de la prévalence du diabète. Néanmoins, l'apparition de l'obésité dans des catégories d'âges de plus en plus basses conduit au rajeunissement de la population souffrant de diabète.
3. Obésité et maladies cardiovasculaires
a) Les maladies cardio-vasculaires
Les maladies cardio-vasculaires englobent les cardiopathies coronariennes, les accidents vasculaires cérébraux et les pathologies vasculaires périphériques.
L'obésité prédispose à un certain nombre de facteurs de risque cardio-vasculaire tels que l'hypertension, l'élévation du taux de cholestérol et l'insulinorésistance. Toutefois, les données prospectives à long terme laissent à penser que l'obésité (essentiellement l'obésité abdominale) joue également un rôle important en tant que facteur de risque indépendant en ce qui concerne la morbidité et la mortalité liées aux maladies vasculaires.
Ainsi, une méta-analyse des études prospectives sur la relation tour de taille et maladies cardio-vasculaires a montré qu'une augmentation du tour de taille d'un centimètre est associée à une hausse du risque de maladie cardio-vasculaire de 2 %.
b) Hypertension et accident vasculaire cérébral
Plusieurs grandes études épidémiologiques ont mis en évidence l'association entre le poids corporel et l'élévation de la tension artérielle. Ainsi, l'étude de Framingham a évalué la prévalence de l'hypertension artérielle chez les obèses au double de ce qu'elle est dans la population de poids normal.
Néanmoins, l'influence de la répartition de l'adiposité corporelle semble plus importante que l'indice de masse corporelle.
4. Le syndrome métabolique
Le syndrome métabolique a été défini en tant qu'une agglomération de complications métaboliques athérogènes, thrombogènes et inflammatoires associées à un état d'insulino-résistance et le plus souvent observées chez des individus caractérisés par de l'obésité viscérale.
Pour rappel, le diagnostic du syndrome métabolique en clinique implique la présence de trois des cinq facteurs de risque cardiométabolique suivants :
- l'obésité abdominale (un tour de taille = 102 cm pour les hommes et = 88 cm pour les femmes) ;
- l'hypertension ;
- la glycémie à jeun élevée ;
- le taux élevé des triglycérides ;
- le faible cholestérol HDL.
De nombreux travaux et méta analyses récemment publiés ont montré que le diagnostic clinique du syndrome métabolique (présence de 3 des 5 critères) augmentait de 1,5 à 2 fois le risque de morbidité/mortalité cardiovasculaire et de 3 à 5 fois le risque de diabète.
Cependant, il a été démontré que cet outil ne permettait pas de mesurer de façon adéquate le risque absolu de morbidité/mortalité cardiovasculaire.
Pour pallier cette lacune, un groupe d'experts internationaux de la Chaire Internationale sur le Risque Cardiométabolique a proposé le concept de « risque métabolique » qui englobe à la fois le risque du syndrome métabolique et le risque déterminé par la présence des facteurs de risque classique (âge, sexe, tabac, tension artérielle, lipides, diabète).
5. Stéatose hépatique
La stéatose non alcoolique est une forme d'hépatite chronique avec des lésions histologiques ressemblant à celles observées au cours de la consommation excessive de boissons alcoolisées mais survenant en dehors de celle-ci.
Sa prévalence est estimée de 10 à 24 % de la population selon les études dans différents pays. Elle atteint 57,5 à 74 % chez les personnes obèses.
La stéatose hépatique est une composante importante de l'obésité viscérale. En effet, des travaux récents d'imagerie ont montré une relation étroite entre l'accumulation du tissu adipeux viscéral et l'accumulation de lipides dans le foie. A l'opposé, les individus obèses avec une obésité « sous-cutanée » sont beaucoup moins susceptibles à ce désordre hépatique. Ainsi, les ethnies plus susceptibles à l'accumulation de tissu adipeux viscéral seront également plus susceptibles à la stéatose hépatique.
L'adiposité viscérale serait responsable dans le développement de la stéatose hépatique. Elle serait liée à l'incapacité du tissu adipeux de stocker de nouveaux acides gras. Au lieu d'être transformés en triglycérides, ces derniers seraient relâchés dans le sang et s'accumuleraient dans le foie, entraînant ainsi une inflammation du foie, puis une fibrose, voire une cirrhose.
Selon le docteur Noël Peretti si, chez les adultes seulement, une majorité des patients ayant une stéatose hépatique sont obèses, chez les enfants, le pourcentage est de 100 %. Par ailleurs, un quart des enfants obèses auraient une stéatose hépatique.
En outre, l'évolution de la stéatose à la cirrhose serait plus rapide chez les enfants que chez les adultes : d'un à sept ans pour les adultes, contre seulement deux ans pour les enfants.
6. Obésité et déclin cognitif
Des études épidémiologiques récentes ont montré un lien entre l'obésité, l'adiposité viscérale et le déclin cognitif.
Ainsi, une méta-analyse de 10 études prospectives sur des cohortes d'adultes âgés entre 40 et 80 ans conclut à une association en forme de U entre l'indice de masse corporelle et le déclin cognitif, avec un risque de démence sénile accru en cas d'obésité et de sous-poids.
D'autres études montrent que l'adiposité viscérale constitue un facteur de risque indépendant de l'obésité pour l'apparition d'un déclin cognitif.
Les recherches à ce sujet ne font que commencer mais elles montrent que l'enjeu de l'obésité dépasse largement la problématique traditionnelle du diabète et des maladies cardio-vasculaires.
7. Obésité et syndrome d'apnée du sommeil
L'obésité est un facteur de risque essentiel du syndrome de l'apnée du sommeil. On considère que 60 à 70 % des patients atteints de cette pathologie sont obèses. Encore une fois, le syndrome de l'apnée du sommeil est particulièrement présent chez les individus présentant une obésité viscérale.
8. Complications articulaires
L'obésité est associée au développement de l'arthrose et de la goutte et, chez les femmes obèses d'âge mûr ou ménopausées, à des douleurs à la face interne du genou.
Les contraintes mécaniques liées à l'excédent de poids que doivent porter les personnes obèses sont responsables du développement de l'arthrose.
L'augmentation de la prévalence de la goutte constatée dans les pays développés depuis la fin de la seconde guerre mondiale est en grande partie liée aux modifications du comportement alimentaire et du poids. L'IMC à 35 ans et la notion de poids excessive avant 35 ans sont des facteurs de risque indépendants de goutte.
Il semblerait néanmoins que l'excès de poids pondéral à l'adolescence soit un facteur prédictif de goutte plus puissant que le poids excessif à l'âge adulte.
La prévalence d'arthrose et de goutte a tendance à augmenter dans la mesure où les personnes deviennent obèses de plus en plus tôt et ont une espérance de vie accrue.
9. Problèmes psychologiques associés à l'obésité
Les obèses sont plus déprimés que les personnes non obèses.
Comme l'indique le rapport de l'Organisation mondiale de la santé de 1997 : « il est important de noter que les mécanismes qui conduisent à des troubles psychologiques sont différents de ceux qui sous-tendent la maladie physique. Les problèmes psychosociaux associés à l'obésité ne sont pas les conséquences inévitables de celle-ci, mais sont plutôt liés à des valeurs d'ordre culturel qui font que les gens considèrent la graisse comme « malsaine » et « laide ». Stunkard & Sobal ont noté que l'obésité ne crée pas de fardeau psychologique. L'obésité est un état physique. Ce sont les gens qui créent le fardeau psychologique. »
L'une des causes expliquant l'état psychologique des obèses est la stigmatisation dont ils sont victimes.
B. DE PAR LES STIGMATISATIONS QU'ELLE INDUIT
L'obésité est très mal vue dans de nombreux pays industrialisés, à la fois parce qu'elle est perçue comme étant peu souhaitable sur le plan de l'aspect physique et à cause des failles de caractère qu'elle est censée indiquer.
La stigmatisation 13 ( * ) consiste à discréditer un individu désigné comme anormal ou déviant au vu de sa différence avec d'autres individus considérés comme normaux. Cette désignation justifie alors pour l'ensemble de la communauté toutes sortes de discriminations négatives, voire d'exclusion, des sujets ainsi stigmatisés.
Ces derniers n'ont pas le pouvoir de protester contre le sort qui leur est réservé puisqu'ils sont disqualifiés. Ils n'en ont également pas le désir, plus soucieux d'afficher leur adhésion à la pensée dominante de leur communauté sociale pour s'en faire accepter que d'encourir le risque d'aggraver leur marginalisation en manifestant leur désaccord. Peu à peu, ils en viennent à souscrire eux-mêmes aux préjugés négatifs qui les concernent.
Les personnes obèses se construisent ainsi en fonction de ces rejets en développant une dépréciation personnelle altérant l'image de soi et légitimant ces jugements négatifs.
Dans certains cas, la mise à l'écart a commencé tôt dans la vie de l'individu. Souvent, elle induit ou majore les troubles du comportement alimentaire de l'individu.
Les discriminations dont sont victimes les personnes obèses ont un véritable impact sur leur trajectoire sociale dans la mesure où elles influencent négativement leur accès à l'enseignement supérieur et à l'emploi, leurs revenus et leur mobilité professionnelle.
L'obésité ralentirait même la mobilité intergénérationnelle et augmenterait la fréquence de la mobilité intergénérationnelle descendante. En effet, celle-ci est influencée par trois facteurs qui n'ont pas les mêmes conséquences selon le sexe considéré : le niveau d'éducation, l'activité professionnelle et le mariage.
Pour les hommes, l'éducation et l'activité professionnelle ont un rôle plus important, alors que le mariage reste plus déterminant pour les femmes. C'est ainsi que les femmes minces font plus fréquemment des mariages ascendants (elles épousent des hommes de statut social plus élevé qu'elles) et qu'à l'inverse, les femmes obèses réalisent plus souvent des mariages descendants. Sous la pression du modèle d'esthétique de minceur, le mariage apparaît comme une véritable « gare de triage » selon les propos de Jean-Pierre Poulain, orientant les femmes minces vers le haut de la société et les femmes obèses vers le bas.
L'association entre obésité et statut socio-économique fonctionne donc dans deux sens : le statut socio-économique influence la prévalence de l'obésité ; à l'inverse, l'obésité va influencer la mobilité sociale et in fine , le statut socio-économique.
C. DE PAR SON ÉVOLUTION PRÉOCCUPANTE
Selon les estimations mondiales de l'OMS pour 2005, environ 400 millions d'adultes (âgés de 15 ans et plus) étaient obèses et 1,6 milliard avaient un surpoids.
D'ici 2015, l'OMS prévoit que plus de 700 millions d'adultes seront obèses et quelque 2,3 milliards auront un surpoids.
Selon un rapport du Worldwatch Institute 14 ( * ) , en 2000, le nombre de personnes en surpoids (1,1 milliard) est devenu équivalent au nombre de personnes en sous-nutrition.
1. Dans les pays développés comme dans les pays en voie de développement
a) Dans les pays développés
L'obésité a d'abord touché les populations d'Amérique du Nord.
Aux Etats-Unis, la prévalence de l'obésité a été relativement stable dans les années 60 et les années 70 (13,4 % en 1978 pour les adultes et 5 % pour les enfants) pour ensuite augmenter rapidement et atteindre respectivement 34,3 % et 17 % en 2008.
Au total, 2/3 de la population adulte et un enfant sur trois sont soit en surpoids, soit obèses.
La prévalence de l'obésité morbide a particulièrement augmenté entre 1976/1980 et 2007/2008 et touche désormais 6 % de la population adulte.
Selon les données publiées par Statistique Canada pour 2005, le pourcentage de Canadiens entrant dans la catégorie des obèses a presque doublé entre 1978 et 2005, passant de 13,8 % à 24,3 % de la population d'adultes, soit 1 personne sur 4. Le nombre de Canadiens obèses âgés de 18 ans et plus s'établit à environ 5,5 millions en 2005.
60 % de la population adulte est soit en surpoids soit obèse.
La progression de l'obésité la plus fulgurante se retrouve parmi les obèses morbides. La prévalence de l'obésité morbide a triplé au cours des vingt-cinq dernières années, passant, de 0,9 % en 1978 à plus de 2,7 % en 2004. Au Canada, le taux d'obésité morbide atteignait 2,7 % en 2004. Fait à remarquer, les femmes sont deux fois plus nombreuses que les hommes parmi les obèses morbides.
Cette inquiétante tendance concerne également les enfants . Dans la population canadienne en général, plus d'un quart des enfants souffrent d'une surcharge pondérale.
Le continent européen est également très touché par la forte hausse de l'obésité.
Selon une étude de 2005, dans les 53 pays de la région européenne de l'OMS, la surcharge pondérale affectait un adulte sur deux et un enfant sur cinq. On comptait ainsi près de 400 millions d'adultes en surpoids et 130 millions d'obèses.
Dans les 27 pays de l'Union européenne, la prévalence de l'obésité et du surpoids chez la population adulte s'élèverait respectivement à 17,2 % (soit 68,5 millions de personnes et 35,9 % (soit 143 millions de personnes).
De fortes disparités sont constatées entre les pays.
C'est au Royaume-Unis que la prévalence de l'obésité est la plus forte. Les statistiques les plus récentes de la Heath Survey for England montrent qu'en 2004, 23,6 % des hommes et 23,8 % des femmes étaient obèses et les projections réalisées estiment que la prévalence de l'obésité pour 2010 s'élèverait à 33 % pour les hommes et 28 % pour les femmes.
Par ailleurs, 10 % des enfants seraient obèses et 20 à 25 % seraient en surpoids.
Selon une étude de l'International Association for the Study of Obesity publiée en 2008, l'Italie, la Roumanie et la Suède seraient les pays où la prévalence de l'obésité et du surpoids serait la plus faible 15 ( * ) .
b) Dans les pays en voie de développement
L'obésité est loin de toucher uniquement les pays développés. Les pays en voie de développement sont également concernés, et souvent dans des proportions encore plus dramatiques.
Ainsi, la prévalence de l'obésité atteindrait 30 % (statistiques de 2007) au Mexique et 30 à 35 % en Egypte. Selon une étude du Centre national de nutrition réalisée en Egypte en 2002, 48,5 % des Égyptiennes et 16,7 % des Égyptiens âgés de plus de 20 ans seraient obèses. Au Caire, l'obésité touche 56 % de femmes et 21,5 % des hommes de plus de 20 ans.
Selon les chiffres du bureau Méditerranée et Moyen-Orient de l'OMS, en 2006, 41,9 % de la population adulte au Koweit serait obèse, avec de nouveau une forte disparité entre les hommes (36,4 %) et les femmes (47,9 %).
Les îles Pacifique sont la région du monde où la prévalence de l'obésité est la plus forte.
Selon le bureau Pacifique de l'OMS, elle atteindrait 75 % dans les îles Samoa, Nauru et Tokelau, 45 % à Kiribati, 45 % dans les îles Marshall, 43 % en Micronésie, 33 % dans les îles Salomon et 30 % dans les îles Fidji.
En conséquence, les taux de diabète observés dans cette région sont les plus élevés de la planète : 47 % dans les Samoa américaines, 32 % en Micronésie ou encore 28 % dans les îles Marshall.
De même, le taux d'hypertension atteint 34 % dans les îles Samoa, 27 % dans les îles Fidji et 21 % en Micronésie.
Plus de 2,4 millions d'individus souffriraient de maladies chroniques évitables qui sont responsables de 75 % des décès dans cette région.
L'Asie n'est pas épargnée. Ainsi, en Chine, plus d'un cinquième de la population serait en surcharge pondérale, dont 200 millions d'adultes en surpoids et 90 millions d'obèses. Les écarts varient fortement entre, d'une part, les zones urbaines où la prévalence de l'obésité atteint 12,3 % et, d'autre part, les zones rurales où elle reste limitée à 3,1 %. Néanmoins, depuis 10 ans, près de 10 millions de Chinois deviennent obèses chaque année et le rythme de progression de l'obésité est plus rapide que dans n'importe quelle région du monde, à part le Mexique.
L'obésité infantile a également explosé en Chine depuis trente ans et désormais, 7 % des enfants vivant dans des zones urbaines sont obèses et 20 % en surpoids.
Les pays en développement font désormais face à une double problématique nutritionnelle : d'une part les problèmes persistants de « sous-nutrition » - carences générales ou en micronutriments - et d'autre part l'émergence des problèmes de « surnutrition » qui favorisent les maladies de surcharge métabolique - obésité, hypertension artérielle, diabète et dyslipidémies - ainsi que les maladies cardiovasculaires et certains cancers.
L'Inde illustre ce paradoxe puisque selon des chiffres de 2003, un tiers des enfants indiens étaient en surpoids et 6 % obèses, tandis qu'un tiers étaient sous-nutris.
Les maladies chroniques sont responsables de 40 % des décès dans les pays en voie de développement. Près de 2/3 des diabétiques vivent dans ces pays, une proportion qui pourrait atteindre 75 % en 2025.
2. En France depuis le début des années 90
a) 16,9 % d'adultes obèses et 34,2 % en surpoids
Jusqu'au début des années 90, la France a paru relativement épargnée par l'épidémie d'obésité comparativement à des pays comme les Etats-Unis ou le Royaume-Uni, dans lesquels la prévalence de l'obésité a commencé à augmenter rapidement entre la fin des années 70 et le début des années 80.
Néanmoins, l'enquête épidémiologique nationale sur le surpoids et l'obésité réalisée régulièrement depuis 1997 grâce au soutien de l'entreprise pharmaceutique Roche (enquête OBEPI) montre que la prévalence de l'obésité chez les adultes augmente de 5,9 % par an en France.
En 2006, l'enquête nationale nutrition santé réalisée à partir de 3115 adultes et 1675 enfants sur 2006/2007 a révélé que la prévalence de l'obésité s'élevait à 16,1 % pour les hommes et 17,6 % pour les femmes. Par ailleurs, 41 % des hommes et 23,8 % des femmes sont en surpoids.
Si la prévalence de l'obésité est légèrement plus forte chez les femmes que chez les hommes, cette différence est encore plus marquée en ce qui concerne l'obésité massive.
Ainsi, entre 1997 et 2010, l'obésité massive des femmes au-delà de 40 ans est passée de 0,5 % à 1,6 % (contre 0,2 à 0,6 % pour les hommes).
Au total, 57,2 % des hommes et 41,4 % de femmes sont soit obèses soit en surpoids.
Cette évolution est inquiétante non seulement parce que de plus en plus d'adultes deviennent obèses, mais également parce qu'ils le sont de plus en plus jeunes et que l'obésité touche également les enfants.
b) Le développement à long terme de l'obésité chez les enfants
En France, la prévalence du surpoids des enfants de 5 à 12 ans a été multipliée par 4 entre 1960 et 2000.
Chez les enfants, 3,5 % sont obèses et 14,3 % sont en surpoids.
Il existe deux périodes critiques pendant lesquelles la vitesse de croissance pondérale est associée à un risque de surpoids à l'adolescence :
- à 3 mois ;
- à 3 ans.
Or, il convient de rappeler qu'à 9 ans, 91 % de l'excès de poids est gagné avant l'âge de 5 ans pour les filles.
Néanmoins une enquête nationale, pilotée par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) du ministère de la Santé, publiée en septembre 2010, montre une baisse encourageante du surpoids chez les enfants de 5 à 6 ans : 12,1 % d'enfants de cette tranche d'âge en surpoids en 2005-2006 (dont 3,1 % obèses) contre 14,4 % en 1999-2000 (dont 3,4 % obèses). L'étude, menée sur l'année scolaire 2005-2006, portait sur un échantillon d'environ 23 000 élèves inscrits en grande section de maternelle dans des écoles publiques ou privées, en France métropolitaine et dans les départements d'outre-mer.
Cette baisse réelle intervient dans un contexte de stabilité de l'obésité infantile depuis le début des années 2000 observée dans plusieurs pays aussi variés que les Etats-Unis, la Suède, la Suisse, la Grèce, le Chili, le Royaume-Uni, l'Australie ou encore l'Italie.
c) Une population qui devient obèse de plus en plus tôt
Selon l'enquête Roche/ObEpi publiée en 2009, 72,4 % des hommes âgés entre 55 et 74 ans sont en surpoids ou obèses contre 32,8 % des hommes âgés entre 18 et 29 ans.
Néanmoins, l'évolution vers l'obésité se fait de plus en plus précocement.
Ainsi, il fallait attendre l'âge de 42 ans pour que 10 % des générations nées entre 1946 et 1951 soient obèses.
En revanche, 10 % des générations nées entre 1973 et 1979 sont déjà obèses à 32 ans.
En outre, entre 2006 et 2009, la progression de l'obésité a été la plus forte chez les 25-34 ans (+ 19,5 %) contre + 10,7 % toutes classes d'âge confondus.
d) Le développement de l'obésité abdominale
L'évolution de l'obésité abdominale entre 1997 et 2010 est également inquiétante, particulièrement chez les femmes.
Le nombre d'hommes dont le tour de taille est supérieur à 102 cm est passé de 24,8 % à 26,2 %.
Le nombre de femmes dont le tour de taille est supérieur à 88 cm est passé de 24,6 % à 40 %.
De nouveau, la progression du tour de taille est particulièrement forte chez les jeunes adultes. Entre 2006 et 2009, la part des 18-24 ans ayant un tour de taille trop important (c'est-à-dire supérieur à 102 cm pour les hommes et 88 cm pour les femmes) a progressé de 43,9 % et celle des 25-34 ans de 17,8 %.
En valeur absolue cependant, leur catégorie reste moins sujette à un tour de taille trop important puisque 11,8 % des 18-24 ans et 17,8 % des 25-34 ans sont concernés contre 33,5 % pour l'ensemble de la population.
e) Une population obèse de plus en plus longtemps
L'IMC (comme le tour de taille) augmente avec l'âge avec un pic entre 55 et 64 ans. Ensuite, la prévalence de l'obésité tend à diminuer.
Néanmoins, compte tenu de l'augmentation de l'espérance de vie, les personnes âgées obèses sont de plus en plus nombreuses. Ainsi, chez les plus de 80 ans, 14,3 % des femmes et 11,8 % des hommes sont obèses selon l'étude ObEpi.
f) L'obésité, miroir des inégalités sociales
Comme il a déjà été indiqué précédemment, la prévalence de l'obésité est fortement influencée par le gradient social.
Ainsi, il existe une relation inverse entre les revenus du foyer et la prévalence de l'obésité. De même, le niveau d'instruction et la prévalence de l'obésité sont inversement corrélés.
Ces inégalités sociales se retrouvent également dans la prévalence de l'obésité infantile.
Le risque, pour un enfant d'ouvrier, d'être en surpoids (13,9 %) ou obèse (4,3 %) reste plus important que celui d'un enfant de cadre (respectivement 8,6 %, et 1,2 %). L'étude de la DREES souligne notamment que les élèves scolarisés en zone d'éducation prioritaire (ZEP) ont souvent un indice de masse corporelle supérieur à la normale.
Par ailleurs, la diminution de la prévalence de l'obésité infantile constatée par cette étude est nettement plus lente chez ces élèves : le recul du surpoids au cours de la période est ainsi de - 9 % contre - 24 % hors ZEP, tandis que le recul de l'obésité est respectivement de - 8 % et - 17 %.
Les inégalités sociales - liées à la catégorie socio-professionnelle des parents, au niveau de leurs revenus, au lieu d'habitation et de scolarisation... pèsent donc dans la balance en matière de santé nutritionnelle.
D. DE PAR LES COÛTS FINANCIERS QU'ELLE IMPLIQUE
1. Les coûts induits par la surcharge pondérale aux Etats-Unis
De nombreuses études sont consacrées aux Etats-Unis pour évaluer les coûts induits par le développement de la surcharge pondérale (qui comprend l'obésité et le surpoids). Une étude publiée par Finkelstein et al en 2009 les évalue pour 2008 à 147 milliards de dollars, contre 78,5 milliards de dollars en 1998, loin devant les dépenses médicales liées au cancer (93 milliards de dollars).
Actuellement, un tiers des dépenses de Médicare sont liées au traitement du diabète.
Selon une étude de 2007 du Congressional Budget Office, le surcoût des dépenses de santé pour les personnes obèses par rapport aux personnes non obèses est de 38 %.
Par ailleurs, les coûts médicaux directs liés à l'obésité infantile s'élèvent à 14,3 milliards d'euros aux Etats-Unis.
Les estimations citées précédemment restent en dessous de la réalité puisqu'elles ne tiennent pas compte des effets indirects liés d'une part à la perte de productivité imputable à l'absentéisme et aux décès prématurés et, d'autre part, au paiement de pensions d'invalidité.
2. Le coût annuel de la surcharge pondérale en France
Les études sur les coûts financiers relatifs à la surcharge pondérale en France sont assez anciennes, peu nombreuses et peu précises.
Néanmoins, d'après les informations fournies par la députée Valérie Boyer dans son rapport de 2008 16 ( * ) , le coût annuel de prise en charge de l'obésité par l'assurance maladie serait de 4 milliards d'euros et de 10 milliards d'euros si on ajoute le surpoids. Ces montants représentent respectivement un peu plus de 3 % et 7 % de l'Objectif national des dépenses d'assurance maladie (ONDAM) pour 2008.
La députée souligne également la corrélation entre l'augmentation de la prévalence de l'obésité (+ 5,9 % par an en moyenne depuis 12 ans selon l'étude ObEpi) et l'augmentation du nombre de personnes bénéficiant du régime des affections de longue durée et rappelle :
- « d'une part, que les affections de longue durée représentent 60 % des dépenses d'assurance maladie et sont le principal facteur d'augmentation des dépenses puisqu'elles contribuent pour 2/3 à la croissance globale du volume de soins.
- d'autre part, que les quatre principaux groupes de maladies affectant les personnes en affections de longue durée, (maladies cardiovasculaires : 2,1 millions de personnes ; cancer : 1,4 million ; diabète : 1,2 millions ; affections psychiatriques : 800 000 personnes) représentent 70 % des patients en affections de longue durée et totalisent 44 % des dépenses d'assurance maladie.
Or, les dépenses effectuées au titre des maladies cardiovasculaires, du cancer et du diabète et dont le risque d'en être atteint est fortement augmenté par l'obésité sont aussi les plus dynamiques. »
DEUXIÈME PARTIE : LES APPORTS DE LA RECHERCHE EN MATIÈRE DE TRAITEMENT DE L'OBÉSITÉ
I. UNE MALADIE QUE LES THÉRAPIES « CLASSIQUES » SONT INCAPABLES DE GUÉRIR
A. LES ÉCHECS DES THÉRAPIES « CLASSIQUES »
Comme le rappelait Bernard Guy-Grand dans « Médecine de l'obésité », théoriquement, les médicaments pourraient jouer à cinq niveaux de l'activité métabolique :
- la réduction de la prise alimentaire ;
- l'augmentation des dépenses énergétiques ;
- l'absorption partielle des nutriments énergétiques ;
- la modification des substrats entre l'oxydation et le stockage ;
- la modification de la physiologie de l'adipocyte.
Or, les espoirs placés dans le développement de médicaments permettant de faire maigrir ont été jusqu'à présent déçus en raison de leurs effets secondaires.
Quant aux thérapies axées sur la diététique et l'activité physique, elles sont souvent vouées à l'échec sur le long terme.
1. L'échec des médicaments agissant sur la prise alimentaire
Comme il a été indiqué précédemment, le système nerveux central joue un rôle prépondérant dans l'homéostasie énergétique. Plusieurs médicaments ont donc été développés afin d'influencer, à travers le système nerveux central, la prise alimentaire.
Néanmoins, jusqu'à présent, toutes les tentatives se sont conclues sur un échec en raison des effets secondaires de ces médicaments.
a) Les anorexigènes
Les anorexigènes agissent au niveau du système nerveux central en augmentant la sensation de satiété.
Il existe deux familles d'anorexigènes, les anorexigènes sérotoninergiques et les anorexigènes amphétaminiques.
Les anorexigènes sérotoninergiques ne sont plus commercialisés depuis 1997. Leur rapport bénéfice/risque a en effet été considéré défavorable en raison du risque d'hypertension artérielle pulmonaire primitive (HTAPP), pathologie grave voire mortelle dont les premiers symptômes peuvent encore survenir plus de 5 ans après la dernière prise d'anorexigène, et d'atteinte des valves cardiaques.
La commercialisation des anorexigènes amphétaminiques est interdite en France depuis 1999. Leur rapport bénéfice/risque a été considéré défavorable en raison d'un bénéfice thérapeutique insuffisant dans le traitement de l'obésité, et compte tenu d'un ensemble de risques importants, notamment du risque d'hypertension artérielle pulmonaire primitive HTAPP, d'effets indésirables graves cardiovasculaires, de dépendance et de risque d'usage abusif.
b) Le rimonabant
Le 19 juin 2006, une nouvelle molécule (le rimonabant) a été autorisée via une procédure européenne centralisée. Elle était censée réguler la prise alimentaire et le stockage lipidique en inhibant les effets des agonistes cannabinoïdes au niveau du système nerveux central, des tissus adipeux et du foie. Des effets sur les tissus périphériques comme le tissu adipeux et le foie étaient également avancés.
En France, entre mars 2007 et juillet 2008, environ 220 000 patients ont été traités à l'aide de cette molécule. Néanmoins, une évaluation des données de pharmacovigilance a estimé que le rapport bénéfice/risque était défavorable dans le traitement des patients obèses ou en surpoids avec facteurs de risque. En effet, l'efficacité en situation réelle de prescription, avec une durée moyenne de traitement estimée à 3 mois, était moindre que celle attendue sur la base des essais cliniques. De plus, des troubles dépressifs parfois sévères pouvaient survenir chez des patients ne présentant aucun facteur de risque, en dehors de l'obésité. Par ailleurs, l'absence d'identification de facteurs prédisposant à des risques dépressifs en cours de traitement rendait difficilement maitrisable ce risque en situation réelle de prescription.
Le 13 novembre 2008, l'autorisation de mise sur le marché a donc été suspendue. A cette époque, 50 000 patients étaient en cours de traitement en France.
c) La sibutramine
La sibutramine est autorisée en France depuis le 13 juin 2001, dans le cadre d'une procédure européenne de reconnaissance mutuelle. La sibutramine agit au niveau du système nerveux central essentiellement par inhibition de la recapture de la noradrénaline, de la sérotonine et à un moindre degré de la dopamine par ses métabolites (produits de dégradation de la sibutramine dans l'organisme). Cette action pharmacologique favorise la sensation d'être rassasié et aurait une influence sur la production de chaleur par l'organisme (thermogénèse).
Néanmoins, l'autorisation de mise sur le marché de ce médicament a été suspendue au début de l'année 2010 compte tenu de ses effets cardiovasculaires indésirables (augmentation de la pression artérielle et tachycardie).
2. La faible efficacité des médicaments agissant sur l'absorption des nutriments
L'orlistat agit dans l'estomac et dans l'intestin grêle en inhibant les enzymes gastro-intestinales (lipases gastrointestinales). Il limite ainsi l'absorption des triglycérides alimentaires. Les graisses sont ensuite éliminées par voie fécale.
L'orlistat existe sous deux présentations :
- sur prescription médicale pour un dosage de 120 mg. Ce produit est commercialisé depuis septembre 1998 en France ;
- sans prescription médicale pour un dosage deux fois plus faible (60 mg). La durée maximale de traitement est limitée à 6 mois.
Selon les données de l'Afssaps, les résultats combinés de 5 études menées sur 2 ans avec orlistat 120 mg et un régime hypocalorique chez des patients ayant un IMC compris entre 28 et 43 kg/m2 ont montré qu'après 1 an de traitement, 20 % des patients traités par orlistat 120 mg ont perdu au moins 10 % de leur poids, contre 8 % des patients sous placebo. La différence moyenne de perte de poids entre le groupe traité et le groupe placebo était de 3,2 kg.
Ces données illustrent les limites inhérentes aux médicaments à la disposition des médecins pour soigner leurs patients obèses : non seulement leur nombre est très réduit, mais leur efficacité est limitée puisque dans le cas de l'orlistat 120 mg, seuls 20 % des patients traités arrivent au bout d'un an à perdre au moins 10 % de leur poids.
En outre, si médicalement parlant, une perte de poids de 10 % a des conséquences bénéfiques pour l'amélioration des paramètres métaboliques des patients obèses, elle est notoirement insuffisante pour modifier leur apparence physique. Or, c'est souvent la motivation principale de la consultation, notamment pour les femmes.
3. La relative frilosité de l'industrie pharmaceutique
Depuis la fin des années 90, l'arsenal thérapeutique s'est restreint en raison d'effets indésirables graves et donc d'une balance bénéfice/risque défavorable de certains de ces médicaments.
Compte tenu des sommes énormes engagées dans le développement des médicaments, ces échecs commerciaux successifs ont eu un impact négatif sur la recherche pharmaceutique en matière d'obésité.
En effet, selon les responsables d'Astra Zeneca rencontrés par votre rapporteur en Suède, pour mettre un médicament sur le marché, il faut compter entre 3 à 5 ans pour la découverte de la molécule et 5 à 7 années de développement. Le coût total d'investissement est estimé entre 1,2 et 1,5 milliard de dollars.
D'après les statistiques de l'Afssaps, en 1998, 11 autorisations d'essais cliniques ont été formulées dans le domaine de l'obésité, soit 0,8 % des essais cliniques de médicament en France.
En 2009, seulement 3 autorisations d'essais cliniques ont été formulées dans ce domaine, et elles portent uniquement sur des volontaires sains : aucun essai clinique de fin de développement et aucune molécule nouvelle ne sont donc à prévoir à court terme.
L'échec retentissant du rimonabant a montré l'importance de tester les médicaments afin de connaître les patients qui répondent bien au traitement. A cet égard, de nombreux cliniciens ont fait part à votre rapporteur de leur désarroi, dans un domaine thérapeutique déjà très démuni, lorsque ce médicament a été retiré du marché, estimant qu'un suivi régulier des patients permettait d'anticiper ses éventuels effets secondaires.
Néanmoins, ce type de recherche sur un meilleur ciblage thérapeutique a vocation à réduire le marché potentiel du médicament testé et, par conséquent, à réduire sa rentabilité.
4. Les médicaments « hors indication »
En l'absence de médicaments « classiques » pour gérer le poids, certains cliniciens utilisent les effets secondaires d'autres médicaments pour soigner leurs patients.
C'est par exemple le cas du topiramate autorisé pour le traitement des épilepsies chez les enfants.
Les psychiatres s'y sont intéressés pour lutter contre la boulimie. 5 études contrôlées montrent une réduction de la fréquence des accès boulimiques hyperphagiques. Entre 10 et 30 % des patients ont perdu plus de 10 % de leur poids avec un dosage de 96 mg. En outre, le topiramate maintiendrait et prolongerait les effets d'un régime hypocalorique.
En effet, le topiramate empêcherait la ghréline de donner un signal conscient selon lequel « il faut manger ». Les signaux alimentaires ne seraient ainsi pas transformés en comportement alimentaire.
Par ailleurs, chez l'animal, le topiramate diminuerait l'efficience énergétique.
Les effets secondaires les plus fréquemment mentionnés sont des fourmillements, de la fatigue et des troubles de la mémoire.
Selon les informations obtenues par votre rapporteur, un médicament contenant un mélange de topiramate et de naltrexone serait sur le point d'être commercialisé aux Etats-Unis.
Néanmoins, d'autres interlocuteurs ont insisté sur le fait qu'un essai du topiramate sur le poids chez des sujets diabétiques a été arrêté en raison des effets secondaires de ce médicament.
5. Les limites de la thérapie fondée sur la diététique et l'activité physique
Le traitement de l'obésité passe par la perte de poids. Puisque l'obésité résulte d'un déséquilibre entre les entrées et les sorties, il apparaît logique que les thérapeutiques mises en place reposent sur deux axes : les prescriptions diététiques afin de réduire la densité calorique de l'alimentation du patient obèse et l'activité physique pour faciliter le maintien du poids.
Néanmoins, si ces thérapies sont d'autant plus indispensables qu'il n'existe actuellement aucune alternative médicamenteuse, leur efficacité est malheureusement limitée. D'une part, la perte de poids souhaitée par la personne est souvent inconciliable avec son mode de vie, ce qui entraîne des déceptions et une reprise de poids d'autant plus importante que la perte avait été rapide. Ainsi, les résistances physiologiques et psychologiques à la perte de poids ne doivent pas être sous-estimées.
a) Perte de poids esthétique/perte de poids médical
Toutes les études scientifiques le montrent : une perte de poids limitée (entre 5 et 10 % du poids) est un facteur d'amélioration de certaines comorbidités associées à l'obésité telles que le diabète de type 2, l'hypertension artérielle, la dyslipidémie et les maladies cardiovasculaires. Elle a également des conséquences positives en matière d'arthrose, d'apnée du sommeil et d'infertilité. Elle contribue ainsi à améliorer la qualité de la vie des personnes obèses.
A cet égard, il faut rappeler que quelles que soient les modifications qualitatives des macronutriments dans un régime restrictif, le résultat sur la perte de poids est à peu près identique. L'important est l'adhésion du patient au régime qu'il fait.
En outre, il existe un consensus médical pour reconnaître qu'une perte de poids de 5 à 10% constitue un objectif réaliste (et donc pouvant être maintenu à long terme) dans la mesure où il évite une perte de poids très brutale obtenue par des méthodes qui non seulement ne sont guère tenables sur une longue période mais qui, en outre, contribuent à une reprise de poids égale et bien souvent supérieure aux kilos perdus.
Par ailleurs, cet objectif d'une perte de poids comprise entre 5 et 10 % du poids est compatible avec le plateau observé dans tous les régimes et qui correspond à une phase dans laquelle le patient va rencontrer des difficultés croissantes à maigrir.
Néanmoins, cette perte de poids correspond rarement aux attentes des personnes obèses, surtout si elles sont du sexe féminin, dans la mesure où elle ne correspond pas à leur idéal de poids, lui-même fortement influencé par les normes sociales privilégiant la minceur.
En outre, cet objectif apparaît inapproprié en cas d'obésité massive.
Paradoxalement, alors même que cet objectif est jugé largement insuffisant par les patients, peu d'entre eux arrivent à l'atteindre et encore moins parviennent à s'y maintenir.
b) Les résistances à la perte de poids
Les résistances à la perte de poids sont à la fois physiologiques et psychologiques.
Le concept de résilience métabolique a été avancé pour expliquer la résistance physiologique à l'amaigrissement. Confronté à un apport énergétique réduit, le corps réagit en diminuant sa dépense énergétique grâce à une amélioration de son efficience énergétique. Cette stratégie « inconsciente » peut avoir des effets redoutables comme le rapporte Angelo Tremblay dans son dernier ouvrage.
Dans le cadre d'une expérience exigeant de faire perdre à un groupe de femmes 3 à 4 kilos sur une période de 15 semaines, il avait été prescrit à l'une des participantes dont la consommation journalière avait été évaluée à 2 300 calories un régime de 1 800 calories. Or, au bout des 15 semaines, elle avait pris deux kilos.
La comparaison de son métabolisme de base avant et après régime a montré que ce dernier était passé de 1 400 à 900 calories par jour. La restriction calorique avait été entièrement compensée par la diminution du métabolisme de base. Comme la participante avait par ailleurs réduit son activité physique depuis son entrée dans l'étude, sa balance énergétique était déséquilibrée, entraînant une prise de poids.
En outre, la restriction calorique entraîne une augmentation du taux de ghréline dont l'action est orexigène et une diminution du taux de leptine dont l'action est anorexigène . Les sensations de faim sont donc exacerbées comme ont pu le démontrer des études scientifiques utilisant l'imagerie cérébrale. Ainsi, une stimulation plus forte du cortex est constatée auprès des personnes ayant perdu 10 % de leur poids par rapport à celles dont le poids corporel n'a pas été modifié. Comme l'a résumé Hans-Rudolf Berthoud rencontré par votre rapporteur au Pennington Biomedical Research Center à Bâton Rouge : « en perdant du poids, on crée un cerveau qui a biologiquement faim ! »
En revanche, des expériences sur les rongeurs montrent que lorsqu'on rétablit le taux de leptine antérieur à l'amaigrissement, l'augmentation de l'efficience énergétique disparaît. La prise de leptine ou d'une hormone équivalente après amaigrissement pourrait donc constituer une piste intéressante pour permettre aux personnes atteintes d'obésité de maintenir leur poids, voire de continuer à maigrir.
La résistance à l'amaigrissement pourrait également provenir de la modification physiologique du tissu adipeux .
Comme il a été indiqué précédemment, face à l'excès calorique, le développement d'une adipogénèse accrue conduit en fait schématiquement à l'accumulation de deux populations distincte d'adipocytes. La multiplication d'adipocytes (hyperplasie) au niveau des tissus périphériques (la graisse sous-cutanée) traduit la possibilité de gestion de l'excès calorique à travers le stockage des triglycérides. Dans cette phase, le tissu adipeux joue un rôle protecteur puisqu'il évite que les acides gras ne se répandent dans tout l'organisme.
Néanmoins, cette hyperplasie semble irréversible. Ceci explique pourquoi, au-delà d'une certaine ampleur et d'une certaine durée, le retour au poids antérieur n'est plus possible. Il est impossible de maintenir la taille cellulaire en dessous d'une certaine valeur sans déclencher l'ensemble des mécanismes de reconstitution de la masse grasse ; le niveau minimum de masse grasse qu'il est possible d'atteindre est limité par le nombre d'adipocytes.
Si ce nombre est élevé soit constitutionnellement, soit à la suite de recrutement de nouvelles cellules lors de la prise de poids, il est difficile d'abaisser le volume de la masse grasse en deçà d'un certain seuil, sauf restriction alimentaire permanente.
Par ailleurs, il a été montré précédemment que certains patients développent de la fibrose dans le tissu adipeux qui entrave l'élasticité de ces cellules et empêche la perte de masse grasse.
Selon les cliniciens rencontrés par votre rapporteur, l'âge des patients ainsi que la présence de diabète serait également un facteur de risque dans le phénomène de résistance à l'amaigrissement.
Enfin, les déterminants psychologiques ne doivent pas être sous-estimés. Le moteur de l'acte alimentaire est le plaisir : réduire l'apport alimentaire (notamment en diminuant la part des aliments palatables contenant du gras et du sucre) peut donc avoir des conséquences psychologiques non négligeables sur les individus et entrainer des frustrations ou encore des obsessions qui ne seront pas contrôlables à long terme, entraîneront des désinhibitions et contribueront à la reprise du poids.
Une approche cognitivo-comportementale est donc souvent utile pour mieux comprendre les déterminants du comportement alimentaire et pour aider le sujet à modifier éventuellement les conduites inappropriées.
En outre, dans la mesure où le contrôle volontaire de son alimentation n'est pas tenable à long terme, il est indispensable de réapprendre aux patients à écouter et respecter leurs sensations de faim et de satiété, déterminants essentiels dans la stabilisation du poids.
* *
*
Faut-il conclure à l'échec des thérapies fondées sur la diététique et l'activité physique ?
Les statistiques ne sont guère encourageantes.
Dans un colloque récent sur l'obésité, Patrick Ritz, professeur de nutrition et de diabétologie, estimait que 5 % des personnes seulement ne reprenaient pas le poids perdu au bout de 5 ans.
Une autre étude sur les critères de succès du maintien d'une perte volontaire de 10 % du poids initial au-delà d'un an montrait un taux de succès relativement faible (seuls 20% des individus y parvenaient) et des contraintes assez fortes et surtout permanentes comme la soumission à un régime bas en calories et faible en graisse, l'exercice d'une activité physique 4 à 6 heures par semaine, le fait de ne pas être diabétique et de continuer à rencontrer régulièrement le médecin traitant. Lors de son commentaire de cette étude, le professeur Olivier Ziegler a estimé qu'« il s'agit de prendre un aller simple sans retour ! »
Pour autant, il serait prématuré de conclure à l'échec de ce genre de thérapie d'une part parce que certains patients arrivent à perdre durablement du poids grâce à elles et, d'autre part, parce que les progrès de la science laissent espérer une inflexion des thérapies qui les rendra plus efficaces.
En effet, les nombreuses recherches mettant en avant les dangers des régimes trop restrictifs et la reconnaissance du caractère déterminant de la phase de maintien du poids ont vocation à modifier les approches thérapeutiques classiques en mettant moins l'accent sur la perte de poids et en renforçant l'accompagnement du patient vers une modification de son mode de vie.
En outre, comme le fait remarquer le professeur Arnaud Basdevant, la prise en charge des personnes obèses ne se limite pas à la perte de poids et vise :
- à prévenir les complications ou à les traiter ;
- à favoriser des ajustements psychologiques et sociaux ;
- à restaurer un équilibre psychosomatique compromis ;
- à corriger les effets délétères des thérapeutiques antérieures, en particulier les conséquences psychologiques ou somatiques de régimes trop restrictifs ;
- à interrompre d'incessantes et vaines variations pondérales ;
- à traiter un trouble du comportement alimentaire et ses déterminants.
« Le médecin doit hiérarchiser les objectifs au cas par cas, fixer des priorités et inscrire son projet thérapeutique dans la durée. L'obésité est en effet une maladie chronique et il serait illusoire et trompeur de faire croire au patient que son problème se réglera à court terme. »
B. UNE SOLUTION RADICALE : LA CHIRURGIE BARIATRIQUE
1. Définitions
Il existe de nombreuses techniques de chirurgie bariatrique. Deux types d'opération peuvent être distinguées : les restrictives et les mixtes.
Les opérations restrictives reposent sur le principe d'une limitation sévère de la capacité à ingérer des aliments solides, par le moyen d'une poche gastrique la plus petite possible. La plus connue consiste à poser autour de l'estomac un anneau ajustable qui réduit la capacité de l'estomac à un petit réservoir et crée une impression de satiété.
Les opérations mixtes associent à cette restriction gastrique plus ou moins importante la création d'une dérivation dans le tube digestif afin de diminuer l'absorption intestinale des éléments nutritifs.
L'exemple d'opération mixte le plus connu est le bypass gastrique qui permet de diminuer à la fois la quantité d'aliments ingérés puisque la taille de l'estomac est réduite, et l'assimilation de ces aliments par l'organisme, grâce à un court-circuit d'une partie de l'estomac et de l'intestin. Les aliments vont directement dans la partie de l'intestin grêle et sont donc assimilés en moindres quantités.
La partie de l'estomac ne recevant plus les aliments continue de sécréter des enzymes digestives et de l'acide gastrique.
Le raccordement entre l'anse biliaire et l'anse alimentaire permet aux aliments de rencontrer, à cet endroit, les sécrétions digestives.
2. Des effets spectaculaires
a) L'Etude Swedish Obese Subjects (SOS)
En 2004 fut publiée la première étude comparant l'efficacité de la chirurgie bariatrique et celle des thérapies classiques fondées sur la diététique et l'activité physique pour le traitement de personnes atteintes d'obésité massive.
Cette étude a suivi 4 047 sujets sur 2 ans et 1703 sur 10 ans. Leur âge moyen était de 48 ans et leur IMC de 41.
Au bout de deux ans, le poids du groupe dit de contrôle avait augmenté de 0,1 % alors que celui du groupe ayant fait l'objet d'une intervention bariatrique avait baissé de 23,4 %. Au bout de 10 ans, les résultats consistaient en une hausse de 1,6 % pour le groupe contrôle et une diminution de 16,1 % pour le groupe ayant subi une intervention chirurgicale.
En outre, les apports énergétiques du groupe ayant fait l'objet d'une intervention bariatrique étaient plus bas (2 528 calories par jour contre 2 882 calories pour le groupe contrôle) et leur activité physique plus importante.
Par ailleurs, les taux d'apparition du diabète, de l'hypertension ou de la goutte étaient moins élevés chez les personnes opérées que dans le groupe contrôle.
b) En termes de perte de poids
L'étude SOS montre que les résultats sont variables selon la technique utilisée, la perte de poids la plus importante et la plus durable étant associée au by-pass gastrique. C'est la raison pour laquelle on observe en France une tendance à glisser des chirurgies réversibles aux chirurgies irréversibles.
Cette perte de poids est attribuée au fait que la chirurgie bariatrique empêche les individus opérés de manger, mais il semblerait en outre que ces derniers n'ont pas faim. En effet, on observe chez les patients opérés une diminution du taux de ghréline (qui active la sensation de faim) et une augmentation du taux de PYY (qui augmente la sensation de satiété).
c) En termes de diminution de la mortalité
Une autre étude montre que, sur une période de 15 ans, la mortalité des personnes opérées est diminuée de 50 %.
Une étude publiée en 2007 a sélectionné entre 1984 et 2002 15 850 personnes obèses dont la moitié avait été opérée d'un by-pass gastrique et l'autre servait de contrôle.
A l'issue des 18 ans (avec un suivi moyen de 7 ans), l'étude montre que la mortalité à moyen terme du groupe opéré diminue de 40 % comparée à celle du groupe contrôle.
|
Groupe ayant subi un by-pass gastrique n= 7925 |
Groupe contrôle n= 7925 |
|
|
Nombres de décès |
213 |
321 |
|
Dont décès liés à des maladies |
150 |
285 |
|
Dont décès liés à des maladies cardiovasculaires |
55 |
104 |
|
Dont décès liés au diabète |
2 |
19 |
|
Dont décès par cancer |
31 |
79 |
|
Dont décès sans relation avec une maladie |
63 |
36 |
|
Dont décès résultant d'un suicide |
15 |
5 |
Grâce à la chirurgie bariatrique, la mortalité par diabète diminue de 92 %, celle par cancer de 60 % et celle par maladie cardiovasculaire de 54 %.
En moyenne, 136 personnes sont sauvées pour 10.000 by-pass réalisés.
En revanche, le taux de mortalité lié à des morts violentes (suicides, accidents) est plus élevé chez les personnes opérées.
d) En termes de guérison du diabète
En outre, la chirurgie a un effet spectaculaire sur le diabète, qui est indépendant de l'effet sur la perte de poids. Ainsi, dans 81 % des cas, le diabète disparaît à moins de deux ans (et dans 70 % des cas au-delà de deux ans).
3. Une chirurgie métabolique ?
Par conséquent, la chirurgie de l'obésité devient une chirurgie métabolique et pose la question du seuil d'IMC pour effectuer cette intervention.
Jusqu'à présent, l'IMC doit être supérieur à 40 ou supérieur à 35 s'il existe des complications ou comorbidités associées qui menacent le pronostic vital on fonctionnel.
Néanmoins, dans la mesure où, dans une grande majorité des cas, la chirurgie bariatrique a pour effet de diminuer, voire de faire disparaître le diabète, se pose la question d'un éventuel abaissement des seuils fixés pour réaliser cette intervention.
4. Les risques associés à la chirurgie bariatrique
Compte tenu des résultats quasiment « miraculeux » de la chirurgie bariatrique, cette dernière connaît un essor sans précédent. Ainsi, avec 25 000 opérations réalisées chaque année, la France est le deuxième pays au monde (loin derrière les Etats-Unis avec 220 000 opérations annuelles) en volume d'opérations.
Néanmoins, la demande dépasse largement l'offre. Selon le chirurgien François Pattou rencontré par votre rapporteur, seuls 4 à 5 % des patients potentiels seraient opérés. De nombreux établissements publics et privés se sont donc lancés sur ce marché très lucratif.
Néanmoins, qu'il s'agisse des opérations restrictives ou mixtes, elles ne sont pas anodines, exigent une bonne préparation du patient, des équipes compétentes et un suivi de la personne opérée.
La Haute Autorité de Santé a certes émis des recommandations, mais plusieurs interlocuteurs ont souligné que les conditions mentionnées précédemment pour réaliser une opération n'étaient pas toujours remplies et que les centres hospitaliers spécialisés dans cette chirurgie devaient souvent « rattraper » en urgence les dégâts réalisés par des équipes médicales moins scrupuleuses.
Il est donc indispensable de créer des centres de référence afin de s'assurer de la qualité des opérations réalisées et limiter les risques associés.
a) Risques liés à la pose d'un anneau
Dans la mesure où la pose d'un anneau gastrique réduit la capacité à ingérer des aliments solides, elle exige une modification radicale du type d'alimentation absorbée sous peine de vomissements.
Par ailleurs, des complications peuvent survenir après l'intervention, mais aussi après plusieurs années telles que :
- des problèmes liés au boîtier : infections, déplacement du boîtier sous la peau, douleurs au niveau de l'emplacement du boîtier, rupture du tube reliant le boîtier et l'anneau ;
- des glissements de l'anneau et une dilatation de la poche au-dessus de l'anneau, pouvant entraîner des vomissements importants, voire l'impossibilité d'avaler ;
- des troubles de l'oesophage (reflux, oesophagite, troubles moteurs...) ;
- des lésions de l'estomac provoquées par l'anneau (érosion de l'estomac, déplacement de l'anneau à l'intérieur de l'estomac) ;
Le risque de mortalité lié à cette opération est de 0,1 %.
b) Risques liés au by-pass gastrique
Le by-pass gastrique est une opération définitive. Les complications peuvent être immédiates ou à moyen terme :
- complications chirurgicales : ulcère, fuites ou rétrécissement au niveau de la jonction entre l'estomac et l'intestin, hémorragies, occlusion de l'intestin ;
- carences nutritionnelles pour tous les opérés : la prise quotidienne de suppléments nutritionnels, une alimentation variée et un suivi régulier et à vie avec l'équipe pluridisciplinaire sont nécessaires afin d'éviter la survenue de ces complications ;
- complications fonctionnelles : hypoglycémie après le repas, dumping syndrome 17 ( * ) , constipation, diarrhées grasses.
Cette chirurgie est associée à un taux de mortalité de 0,3 à 0,5 %.
Par ailleurs, les patients doivent manger lentement et en petites quantités pour éviter les vomissements.
5. Un suivi insuffisant
La Haute Autorité de Santé a posé le principe d'un suivi du patient toute la vie à partir du moment où il a subi une opération bariatrique afin :
- d'évaluer la perte de poids et sa cinétique ;
- de rechercher des complications du montage chirurgical : certains symptômes doivent conduire à consulter en urgence le chirurgien de l'équipe pluridisciplinaire ;
- de prévenir et dépister les carences vitaminiques et nutritionnelles, dont certaines peuvent conduire à des atteintes neurologiques graves. Ainsi, après une chirurgie malabsorptive, la supplémentation est systématique (multivitamines, calcium, vitamine D, fer et vitamine B12 le plus souvent) ;
- d'adapter les traitements éventuels et leur posologie : la chirurgie bariatrique peut corriger certaines comorbidités, parfois quelques semaines seulement après l'intervention (le diabète notamment). Ces comorbidités doivent être réévaluées précocement et leur traitement doit être adapté. La chirurgie bariatrique peut également entraîner une malabsorption de divers médicaments dont la posologie doit alors être modifiée ;
- de poursuivre l'éducation du patient (diététique et activité physique) commencée en préopératoire en vérifiant notamment qu'il s'adapte bien à ses nouvelles habitudes alimentaires ;
- d'évaluer la nécessité d'un suivi psychologique ou psychiatrique. La perte de poids peut entraîner des modifications psychologiques plus ou moins faciles à gérer. Une période d'adaptation au changement est souvent nécessaire, pour soi-même et pour l'entourage (couple, famille, environnement socioprofessionnel). Un suivi est particulièrement recommandé pour les patients qui présentaient avant l'intervention des troubles du comportement alimentaire ou une autre pathologie psychiatrique.
Or, le suivi du patient est loin d'être systématique. Les raisons sont variées : désintérêt du patient qui, voyant ses problèmes résolus, ne comprend pas la nécessité d'un suivi médical ; mauvaise prise en charge par l'assurance maladie de certaines disciplines liées à la chirurgie (diététicien, psychologue), non remboursement des vitamines.
Pourtant le suivi des patients opérés devrait être systématique afin d'éviter des complications, mais également de disposer d'un suivi statistique sur ce type d'opération afin d'améliorer les pratiques et de mieux percevoir ses effets à long terme.
II. DES VOIES DE RECHERCHE PROMETTEUSES MAIS À MOYEN TERME
Parce que l'obésité est un phénomène complexe qui renvoie à des mécanismes biologiques très sophistiqués touchant à la fois le système nerveux central et de nombreux organes périphériques, les voies de recherche sont multiples et toutes importantes à la fois pour mieux comprendre les mécanismes en jeu et trouver des pistes prometteuses.
Le tissu adipeux a été naturellement la première cible des chercheurs puisque c'est lui qui stocke la graisse. D'autres organes suscitent un intérêt croissant tels que le pancréas qui fabrique les cellules ß qui sécrètent l'insuline ou encore l'intestin qui assure l'assimilation dans le sang des nutriments et dont la flore intestinale fait l'objet d'innombrables recherches.
Il serait matériellement impossible de citer l'ensemble des pistes de recherche actuellement suivies dans le domaine de l'obésité et les maladies associées.
L'ambition de ce rapport est donc plutôt d'illustrer par quelques exemples, d'une part, les voies prometteuses sur lesquelles sont engagées des équipes françaises et internationales et, d'autre part, les technologies à la disposition de la communauté scientifique.
A. LES CIBLES
Parmi les voies de recherche prometteuses retenues par votre rapporteur, certaines ont vocation à empêcher le développement de l'obésité alors que d'autres visent plutôt à retarder ou pallier les conséquences néfastes liées à l'obésité.
1. Empêcher le développement de l'obésité
a) Activer le tissu adipeux brun
À côté de la forme classique de tissu adipeux la plus répandue, aussi appelée tissu adipeux blanc, les mammifères possèdent une seconde forme de tissu adipeux, le tissu adipeux brun 18 ( * ) . Cette forme de tissu adipeux est bien connue chez les petits mammifères, les animaux hibernants, et les mammifères nouveau-nés (par exemple le bébé humain).
Il permet aux animaux de résister au froid, de se réchauffer lors du réveil s'ils sont hibernants et d'assurer leur homéothermie à la naissance.
Les adipocytes bruns sont caractérisés par une forte activité thermogénique liée à un comportement original de leurs mitochondries. En effet, si la respiration mitochondriale est normalement couplée à la production d'adénosine triphosphate, cette affirmation n'est pas valable pour les mitochondries des adipocytes bruns dont la respiration est naturellement découplée, de telle manière que la plus grande partie de l'énergie des oxydations est dissipée sous forme de chaleur corporelle.
Ces fameuses protéines découplantes, découvertes il y a environ 25 ans, sont à l'origine de ce processus thermique.
Jusqu'il y a encore quelques années, la communauté scientifique était persuadée que le tissu adipeux brun présent chez les nouveau-nés disparaissait à l'âge adulte. Or, les progrès réalisés en matière d'imagerie médicale ont montré récemment que l'humain adulte conserve du tissu adipeux brun, même si l'importance quantitative et biologique de ce dernier est probablement très variable selon les individus et qu'il est inversement proportionnel avec l'âge et avec l'IMC de ces derniers.
Jusqu'à présent, le sens de la corrélation entre présence de tissu adipeux brun et moindre tendance à prendre du poids n'a pas encore été élucidée : est-ce l'absence de tissu adipeux brun qui entraîne une augmentation de l'obésité ou inversement les personnes obèses ont une couche de graisse qui les isole du froid et qui n'exige pas la présence de graisse brune ?
Néanmoins, les perspectives thérapeutiques sont alléchantes : selon le professeur Ulf Smith de l'université de Göteborg, 60 g de graisse brune permettent de consommer 4 kg de tissu adipeux blanc .
Il semblerait que les adipocytes bruns aient une origine embryonnaire voisine des cellules musculaires, mais qu'il existe également des adipocytes bruns proches du tissu adipeux blanc.
Deux types de stratégies thérapeutiques peuvent donc être envisagés pour augmenter les dépenses énergétiques chez l'individu :
- activer le tissu adipeux brun : plusieurs études très contrôlées ont été lancées : quels types d'individus développent du tissu adipeux brun en cas de froid, à quel âge ? etc et pour connaître les relations avec la corpulence ;
- transformer des adipocytes blancs en adipocytes bruns. Jusqu'à présent, des équipes de recherche ont réussi à transformer in vivo , chez le rongeur, du tissu adipeux blanc en tissu adipeux brun. Elles sont également parvenues à rendre des cellules humaines du tissu adipeux brun fonctionnelles in vitro .
La position dominante de l'Europe dans ces domaines de recherche actuellement très étudiés dans le monde représente un atout à prendre en considération.
b) Modifier le microbiote intestinal
Nous vivons en association permanente avec les microbes, présents en surface et dans notre corps. La plupart sont hébergés par notre tube digestif et constituent notre flore intestinale.
A la naissance, l'intestin du bébé est stérile, puis son microbiote intestinal se développe jusqu'à l'âge de deux ans.
Alors que le génome humain comprend 30 000 gènes, le génome de l'ensemble des bactéries intestinales en comporterait plus de 3 millions, soit 100 fois plus. En outre, ces cellules microbiennes seraient 10 fois plus nombreuses que nos propres cellules.
Or, des études récentes ont montré un lien entre la qualité du microbiote intestinal et le développement de l'obésité.
Une série d'expériences a montré que des souris anéxiques (sans microbiote intestinal) résistent à l'obésité lorsqu'elles sont soumises à un régime gras. En revanche, si des souris saines reçoivent des bactéries intestinales de souris obèses, elles deviennent elles-mêmes obèses.
D'autres expériences menées en particulier par l'équipe de Jeffrey Gordon se sont intéressées à la composition du microbiote intestinal des souris obèses et des souris minces.
Le microbiote intestinal comporte 1 800 genres bactériens différents divisés en trois grandes catégories :
- les firmicutes ;
- les bactéroidètes ;
- les actinobacteria (parmi lesquels on trouve les bifidobactéries).
Il a été constaté que les souris obèses ont une flore intestinale altérée avec plus de firmicutes et moins de bactéroidètes.
En outre, une étude randomisée sur des patients obèses a constaté que lorsqu'on les soumettait à un régime hypocalorique, la proportion de firmicutes diminuait tandis que celle de bactéroidètes augmentait 19 ( * ) .
Une hypothèse avancée pour expliquer ces phénomènes serait que le microbiote intestinal des individus obèses serait plus efficace que celle des sujets minces dans l'extraction énergétique d'une alimentation donnée.
Si le microbiote intestinal peut favoriser le stockage d'énergie, d'autres études ont montré que certains constituants de l'alimentation (les glucides non digestibles) sont également susceptibles de modifier qualitativement la flore intestinale au profit de bactéries favorisant un moindre stockage d'énergie.
En tout cas, il apparaît évident que les bactéries intestinales sont impliquées dans la gestion du métabolisme énergétique.
D'autres axes de recherche ont montré que la composition du microbiote intestinal était dépendante du type d'alimentation ingérée.
Plusieurs expériences ont ainsi montré qu'en cas d'alimentation riche en gras, le microbiote intestinal est modifié : la prévalence de lipopolysaccharides bactériens (LPS) augmente, tandis que celle des bifidobactéries diminue, limitant ainsi leur capacité à améliorer la fonction barrière de l'intestin et à diminuer la quantité de LPS dans le sang.
L'augmentation des taux plasmatiques de LPS pourrait être la résultante d'une hausse de la production d'une endotoxine au sein du microbiote intestinal.
Normalement, l'épithélium intestinal agit comme une barrière continue permettant d'empêcher le passage des LPS. Cependant, certains événements endogènes ou exogènes peuvent altérer les fonctions protectrices de cette barrière.
Par ailleurs, plusieurs expériences ont montré que les lipopolysaccharides bactériens (LPS) issus du tractus gastro-intestinal pourraient être le facteur inflammatoire dépendant d'un régime hyperlipidique initiant l'insulinorésistance et la prise de poids et in fine l'obésité et le diabète.
Ainsi, l'endotoxémie « métabolique » 20 ( * ) obtenue à travers un régime hyperlipidique a été reproduite via l'infusion continue d'une faible dose de LPS à des rongeurs 21 ( * ) . Il a été constaté que ce traitement augmente l'expression des cytokines inflammatoires dans le foie, les dépôts adipeux et les muscles. Cette inflammation est associée à une augmentation du poids, de l'adiposité, de la glycémie à jeun et de la résistance hépatique à l'insuline.
Pour démontrer le rôle causal du LPS, les effets d'un régime hyperlipidique ou d'une perfusion de LPS ont été étudiés chez des souris dépourvues du récepteur au LPS (CD14 KO). Ces souris se sont révélées résistantes au développement des désordres métaboliques associés à l'augmentation de l'endotoxémie, qu'elle soit induite par un régime hyperlipidique ou par l'infusion chronique de LPS.
Une fois démontré que le microbiote intestinal était impliqué dans le développement d'une endotoxémie métabolique, d'une inflammation du tissu adipeux et de désordres métaboliques à la suite de l'ingestion d'une alimentation hyperlipidique, les chercheurs ont essayé de modifier avec des nutriments le microbiote intestinal afin notamment d'augmenter la quantité des bifidobactéries, qui ont un rôle protecteur important puisqu'elles améliorent la fonction barrière de l'intestin et diminuent la quantité de LPS dans le sang.
Les expériences ont été essentiellement menées avec des prébiotiques, qui sont des ferments vivants que l'on trouve dans l'alimentation et qui entraînent une modification de la flore intestinale.
Il a ainsi été démontré que la fermentation des prébiotiques permet de stimuler la production de certains peptides tels le Glucagon-like-peptide-1 (GLP 1). Cette hormone non seulement joue un rôle régulateur de l'appétit, mais est également capable de stimuler la sécrétion d'insuline par le pancréas et d'exercer un effet favorable sur la réponse à l'insuline.
En outre, l'administration de prébiotiques améliorerait la perméabilité intestinale. Cette amélioration est associée à une forte diminution du tonus inflammatoire.
L'augmentation de la production de Glucagon-like-peptide-2 (GLP 2) serait à l'origine de l'amélioration de l'intégrité de la muqueuse intestinale.
Ces travaux sont potentiellement révolutionnaires dans notre vision des causes de l'obésité et des interactions que nous entretenons avec notre flore intestinale.
Les résultats de ces études ouvrent potentiellement un nouveau champ thérapeutique : manipuler le microbiote intestinal dans le but de prévenir ou de traiter l'obésité.
Il convient néanmoins de rappeler que les travaux ont porté jusqu'à présent sur les rongeurs et que tout reste encore à démontrer pour l'espèce humaine.
c) Assurer une nutrition précoce qui n'encourage pas l'obésité
De nombreuses études ont démontré l'influence à long terme de l'alimentation durant la vie périnatale sur les circuits cérébraux de régulation de la prise alimentaire et du métabolisme énergétique et sur le microbiote intestinal , même si les mécanismes d'action sont encore mal connus.
Ainsi, chez le rongeur, la restriction en apports protéiques pendant le développement périnatal entraîne une augmentation de l'ingestion de nourriture en relation avec le poids corporel pendant les six premières semaines post-sevrage.
La sur-nutrition postnatale est associée à une intolérance au glucose tandis qu'une altération de la sensibilité à l'insuline est observée à la fois chez les souris initialement sous-nourries et sur-nourries.
Les travaux de Sébastien Bouret de l'unité INSERM U837 à Lille illustrent le rôle de la nutrition néonatale sur le développement cérébral .
Comme il a été rappelé précédemment, le noyau arqué de l'hypothalamus est un centre intégrateur majeur de nombreuses hormones périphériques, notamment la leptine et l'insuline.
Deux systèmes neuronaux du noyau arqué sont impliqués dans la réception des messages hormonaux : les neurones à pro-opiomélanocortine et les neurones à neuropeptide Y. En réponse à l'information qu'ils reçoivent, ces groupes de neurones transmettent des signaux de régulation de la prise alimentaire à une autre région hypothalamique : le noyau paraventriculaire.
Contrairement à la plupart des réseaux neuronaux établis au cours de la vie prénatale, les connexions du noyau arqué vers le noyau paraventriculaire s'établissent durant les deux premières semaines de la vie post-natale.
Il existe chez la souris un pic post-natal de leptine entre le 6 e et le 14 e jour de la vie ; au cours de cette période, le taux de leptine circulant est jusqu'à 10 fois supérieur au taux adulte. La leptine n'a alors pas d'action anorexigène sur la prise alimentaire mais joue le rôle de promoteur du développement des connexions vers le noyau arqué.
Il convient de remarquer que l'action trophique de la leptine ne s'exerce qu'à une période critique, limitée dans le temps. En effet, le traitement post-natal des animaux déficients en leptine par l'injection de cette hormone permet de restaurer les connections du noyau arqué mais est sans effet si la leptine est injectée à l'âge adulte.
Le suivi des souris ayant bénéficié d'un apport précoce en leptine montre qu'elles ont, à l'âge adulte, un comportement de prise alimentaire et une masse corporelle intermédiaires entre ceux des souris « normales » et ceux des souris déficientes en leptine.
L'action neuro-développementale du pic de leptine post-natale a donc des effets métaboliques à long terme.
Or, le fait de mettre des souriceaux normaux dans des conditions de sous-nutrition entraîne une absence du pic de leptine post-natal et une diminution des taux d'insuline. Des perturbations de la leptinémie et de l'insulinémie postnatales sont également observées chez les souris « sur-nourries ». L'imagerie cérébrale montre, dans les deux groupes, une mise en place incomplète des projections axonales du noyau arqué.
D'autres travaux soulignent qu'il y a également une possibilité de programmation métabolique liée au mode d'alimentation ainsi qu'au mode de croissance tôt dans la vie. Le « rattrapage » de croissance par l'augmentation de la vélocité de croissance du poids et de la taille après la petite enfance augmente le risque métabolique.
Face au développement de l'obésité infantile et compte tenu de l'influence à long terme de l'alimentation périnatale sur le métabolisme énergétique, certains chercheurs ont examiné les habitudes alimentaires au début de la vie des dernières décennies.
Selon les travaux de Marie-Françoise Rolland-Cachera, l'évolution des apports alimentaires des enfants aurait plutôt diminué entre les années 70 et les années 90.
En revanche, jusque dans les années 90, la part des protéines au début de la vie aurait augmenté au détriment des lipides.
Ainsi, le recensement de la composition des laits infantiles dans plusieurs pays européens montre des apports en lipides en moyenne de 28 % (la part des lipides dans le lait maternel s'élève à 52 %) et la présence de 4 grammes de protéines par kilogramme de lait contre 1,18 g/kg pour le lait maternel.
De même, la consommation de lait demi-écrémé, voire écrémé chez les enfants de deux ans a explosé entre 1973 et 1986, au détriment du lait entier, plus riche en lipides.
Au début des années 90, plusieurs instances se sont prononcées en faveur d'une augmentation des apports en lipides au début de la vie. En 1994, l'OMS a par exemple préconisé des apports en lipides chez les enfants de 0 à 4 ans correspondant à 50 à 60 % des apports énergétiques totaux.
Il semblerait que désormais, la composition des laits infantiles respecte ces préconisations.
Or, une méta-analyse des études épidémiologiques portant sur les éventuels liens entre la nutrition au début de la vie et le risque d'obésité met en évidence une association fréquente entre les apports en protéines et le risque d'obésité. Une telle corrélation n'apparaît pas dans les études longitudinales analysant le lien entre apports en lipides et risque d'obésité.
Plus récemment, les travaux du centre de recherche en nutrition humaine de Nantes ont démontré qu'un lait enrichi (+ 50 %) en protéines induit des modifications précoces du microbiote et altère le développement de la barrière intestinale immune et non-immune chez l'animal.
Par ailleurs, l'alimentation néonatale par un lait enrichi en protéines n'est pas suffisante pour contrecarrer l'impact du retard de croissance intra-utérin sur l'ontogenèse des réseaux neuronaux hypothalamiques impliqués dans la régulation de la prise alimentaire.
En conclusion, il semble donc que les recherches visant à mieux connaître l'impact de la nutrition précoce sur le développement de l'organisme permettent à moyen terme la mise en place de nouvelles pratiques de prise en charge des nouveau-nés prématurés ou de faible poids de naissance.
A cet égard, il convient de rappeler que 16 000 enfants naissent chaque année en France avec un faible poids.
On peut également envisager le développement d'interventions nutritionnelles pour améliorer la prévention et la prise en charge de l'obésité et des pathologies associées.
d) Comprendre les déterminants environnementaux de l'obésité
Le développement de l'obésité peut être considéré comme la réponse de notre organisme à un environnement (physique et social) encourageant la surnutrition et l'inactivité physique.
Certains projets en cours cherchent donc à mieux connaître les liens entre les facteurs d'environnement donné, le niveau d'activité physique et/ou le style d'alimentation, comme le projet ELIANE (Étude des LIens entre Activité physique, Nutrition et Environnement), subventionné par l'ANR depuis 2007.
Dans ces travaux, sont principalement pris en compte l'environnement construit et les infrastructures (type d'habitat, réseau routier et transports, espaces verts...) ainsi que les équipements et services à proximité (commerces d'alimentation, restaurants, équipements récréatifs et sportifs...).
Afin de réaliser ces études, il est nécessaire de disposer de données comportementales individuelles (alimentation, activité physique) et de données environnementales (provenant du recensement de la population, des bases d'équipements de l'Insee ainsi que d'autres données géolocaliséees. Les facteurs socio-économiques, au niveau individuel ou du quartier, sont pris en compte dans les analyses pour mieux définir la place de l'environnement « physique » dans la détermination des comportements.
Il s'agit d'identifier les éléments de l'environnement (« environnement sain ») qui facilitent une alimentation variée et équilibrée et une activité physique régulière (« mode de vie sain »). Les résultats doivent servir à la mise en place de politiques nutritionnelles visant à améliorer la capacité à effectuer des choix individuels favorables à la santé en adaptant l'environnement des consommateurs.
Ainsi, les données qui indiquent que l'accessibilité des équipements a un impact particulièrement fort en termes de comportements et de surpoids sur les catégories défavorisées socio-économiquement confirment l'intérêt d'actions d'intervention ciblées pour les populations à risque et devraient orienter les projets des décideurs publics ou privés.
Une autre étude menée par une unité de recherche de l'INRA examine la relation entre offre hard-discount et obésité. Certes la corrélation est positive, mais cela peut s'expliquer par l'effet d'une troisième variable (les plus pauvres sont à la fois plus obèses et vont faire leurs courses aux hard-discounts) ou une causalité inverse (les hard-discounters s'installent là où il y a de la demande).
Pour aller au-delà de simples corrélations et identifier l'effet causal des hard-discounts sur le risque d'obésité, Fabrice Etilé a donc lancé un travail économétrique de longue haleine visant notamment à construire des groupes contrôles et des groupes témoins, ou encore à exploiter les variations dans la législation sur les ouvertures de supermarchés.
2. Retarder ou pallier les conséquences néfastes liées à l'obésité
a) Augmenter la satiété
La prise en charge des obèses est rendue difficile en l'absence de traitement leur permettant de perdre du poids durablement.
Jusqu'à présent, les médicaments proposés visaient à agir sur la satiété au niveau du système nerveux central.
La meilleure connaissance des interrelations entre le tube digestif et le cerveau dans la régulation de la satiété laisse entrevoir des pistes prometteuses pour la prise en charge des patients obèses.
Les hormones entéro-digestives sont une première voie de recherche. Ainsi, le GLP1, sécrété par les cellules L du tube digestif, stimule la sécrétion d'insuline. Deux analogues du GLP1 sont déjà utilisés dans le traitement du diabète. Des expérimentations sont en cours afin de vérifier leur efficacité sur le long terme pour aider les patients à maigrir.
Deux autres hormones sécrétées par le tube digestif, l'oxyntomoduline et le peptide PP, apparaissent également intéressantes. Des essais ont montré qu'elles diminuent la prise alimentaire et qu'elles peuvent, à court terme et sur des personnes non obèses, entraîner une perte de poids. Des tests complémentaires doivent donc évaluer leur action sur le long terme et sur les personnes obèses. En outre, elles ont des demi-vies très courtes. Pour pouvoir les utiliser, il faudra développer des analogues à demi-vies plus longues.
A moyen terme, deux voies de recherche pour augmenter la satiété apparaissent prometteuses :
- la régulation de la néoglucogénèse intestinale et de ses relais vagaux : il semblerait en effet que la modulation de la néoglycogénèse intestinale, permettrait de moduler la satiété ;
- le rôle du microbiote intestinal et sa régulation par les prébiotiques qui pourraient déboucher sur la mise au point d'ingrédients à action prébiotique agissant sur la satiété.
b) Dépister les sujets à risque de développer une obésité abdominale
Le développement de l'obésité abdominale se caractérise par une augmentation de la graisse viscérale et de dépôt ectopique de la graisse. Il est associé à une augmentation du risque de diabète et de maladies cardiovasculaires.
Au cours d'expérience de surnutrition chez l'homme, Martine Laville et Hubert Vidal ont montré la variabilité entre les sujets du développement de la graisse viscérale. La propension à développer le tissu viscéral viendrait d'une incapacité du tissu adipeux sous-cutané à se développer et à servir de tampon. Les défauts de ce tissu sont en cours de caractérisation. L'objectif recherché est de pouvoir, à moyen terme, développer des biomarqueurs capables de dépister les sujets à risque de développer une obésité abdominale à travers l'analyse de leur tissu adipeux.
c) Retarder l'apparition du diabète de type 2 et diminuer le risque cardio-vasculaire.
Le diabète de type 2, qui représente 90 % des diabètes, est caractérisé par un excès de sucre dans le sang (hyperglycémie) associé à un excès d'insuline (hyperinsulinémie). Il est précédé par l'établissement d'un état de résistance à l'action de l'insuline (insulino-résistance).
A la recherche de cibles thérapeutiques dans le tissu adipeux, une équipe du Centre de Recherche des Cordeliers a mis en évidence une enzyme à activité protéasique, la Cathepsine S impliquée dans les maladies cardiovasculaires et qui est beaucoup plus présente dans le tissu adipeux des personnes obèses. Plusieurs données expérimentales et cliniques suggèrent que l'inhibition de la Cathepsine S aurait un effet bénéfique aussi bien au niveau des vaisseaux que dans l'occurrence du diabète de type 2. A la suite de ces observations, l'équipe se consacre maintenant à l'analyse des mécanismes moléculaires impliqués et à la recherche d'agents pharmacologiques inhibant l'activité de cette enzyme.
Si cette piste de recherche aboutissait, il serait alors possible d'agir en amont pour retarder l'apparition du diabète de type 2 chez le sujet obèse. En effet, il n'existe actuellement des traitements efficaces qu'une fois que le diabète de type 2 est établi.
Les cibles au niveau du tissu adipeux sont intéressantes. Elles représentent de nouvelles voies thérapeutiques alternatives permettant de compenser les échecs au niveau du contrôle de la prise alimentaire.
d) Régénérer les cellules du pancréas
Le diabète de type 1 est caractérisé par un excès de glucose dans le sang (hyperglycémie), dû à l'insuffisance de production par le pancréas d'une hormone, l'insuline.
Il s'agit d'une maladie auto-immune aboutissant à la destruction des cellules bêta pancréatiques.
Actuellement, les patients diabétiques de type 1 peuvent être soignés par l'injection d'insuline, mais ils ne peuvent pas être guéris.
Néanmoins, de nouvelles approches sont avancées pour guérir les patients diabétiques de type 1 qui pourraient être basées sur des thérapies de type cellulaire ou régénératif.
La thérapie cellulaire consiste par exemple à effectuer une greffe de cellules à insuline obtenues ex vivo à partir de cellules souches pour pallier les défaillances de ces cellules bêta.
La thérapie régénératrice consiste à stimuler in vivo les capacités de régénération de cellules bêta fonctionnelles.
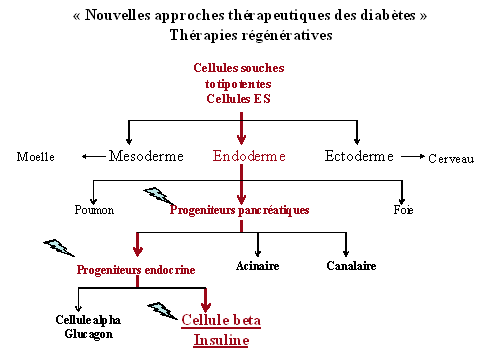
Source : Raphael Scharfmann
Toutefois, ces approches nécessitent une connaissance parfaite des mécanismes régulant le développement physiologique des cellules bêta.
Les cellules bêta se développent à partir de progéniteurs pancréatiques d'origine endodermale qui vont proliférer puis se différencier en cellules bêta produisant de l'insuline. Ce processus de développement est complexe et régulé de manière précise. Théoriquement, il est possible d'activer le développement des cellules bêta de trois manières :
- en activant la prolifération des progéniteurs ;
- en activant leur différenciation en cellules bêta ;
- en activant la prolifération des cellules bêta matures.
Néanmoins, afin de définir de nouvelles molécules qui augmentent le développement de cellules bêta fonctionnelles à partir de progéniteurs, il faut auparavant développer de nouveaux outils et bio-essais qui permettent chez le rongeur et chez l'homme de caractériser des signaux qui activent le développement des cellules bêta.
Une véritable course contre la montre est par exemple engagée entre de nombreuses équipes de recherche qui tentent d'augmenter la prolifération, et donc le nombre de cellules bêta fonctionnelles.
Selon Raphael Scharfmann, directeur de l'équipe « Développement normal et pathologique des organes endocrines » au Centre de recherche croissance et signalisation (Inserm U845), ces recherches devraient avoir des répercussions thérapeutiques d'ici 15 ans.
B. LES OUTILS
1. Les « omiques »
Les « omiques » ont bouleversé la conception de la biologie en développant une biologie des systèmes.
Alors que la biologie traditionnelle se fondait sur des hypothèses que le chercheur essayait ensuite de vérifier expérimentalement, désormais, le vivant est appréhendé dans sa totalité et le chercheur essaie de rapporter l'information biologique obtenue à des pathologies connues.
S'appuyant largement sur les technologies de pointe et les avancées des technologies de l'information, les sciences « omiques » regroupent des champs d'étude de la biologie qui s'intéressent aux interactions dans et entre des ensembles vivants complexes (espèces, populations, individus, cellules, protéines, ARN, ADN) en prenant compte de l'environnement auquel ces ensembles vivants sont exposés et de l'écosystème dans lequel ils vivent.
Les « omiques » les plus connus sont la génomique, la protéomique, la transcriptomique et la métabolomique.
Les « sciences omiques » permettent le développement et l'application de nouvelles technologies pour la prévention de la maladie (biocapteurs, outils diagnostiques, nouveaux traitements...).
a) La génomique
La génomique est la science qui étudie le génome. Il existe plusieurs champs d'application de la génomique, par exemple : la génomique des populations étudie les différences, la fréquence des différences et la distribution des différences dans le matériel génétique dans et entre les populations et comment le matériel génétique interagit avec l'environnement dans et entre les populations; la pharmacogénomique s'intéresse aux relations entre le matériel génétique d'un individu (ou d'une population) et la réponse à l'exposition à des médicaments. La nutrigénomique étudie les relations et les interactions entre le matériel génétique et l'alimentation. La métagénomique correspond au séquençage des gènes de la flore intestinale.
Les objectifs médicaux de l'approche génomique des maladies multifactorielles sont les suivants :
- identifier leurs étiologies et en comprendre les mécanismes physiopathologiques, afin d'en permettre un démembrement nosologique en sous-groupes plus homogènes pour lesquels une prise en charge rationnelle pourra être proposée ;
- déterminer le rôle de chaque déterminant génétique, et ses interactions avec d'autres gènes et l'environnement (par approximation du risque attribuable) ;
- faciliter un dépistage précoce des sujets prédisposés à ces maladies ou et à leurs complications métaboliques et dégénératives (groupes à risque) , dans un objectif de médecine préventive, et pour mieux cibler les thérapeutiques efficaces chez eux ;
- mettre au point de nouvelles approches thérapeutiques, plus efficaces car plus étiologiques . Ces nouveaux traitements seront dirigés vers des cibles spécifiques identifiées par les études génétiques. Il pourrait s'agir de médicaments traditionnels ou même de thérapies géniques, utilisant l'ADN comme médicament.
Face à l'explosion des coûts de recherche et développement et compte tenu de la part importante de médicaments prescrits mais inefficaces, le but ultime de la génomique est de parvenir à instaurer une prise en charge à la carte. On peut ainsi imaginer que dans un avenir plus ou moins proche, les patients n'attendront plus quelques semaines pour vérifier si le médicament fait de l'effet, mais subiront un test génétique qui permettra de prédire son efficacité.
b) La transcriptomique
La transcriptomique est la science qui étudie la manière dont varie l'expression globale des gènes d'un ensemble de cellules (ou de cellules isolées) soumises à des conditions expérimentales ou pathologiques variables.
c) La protéomique
La protéomique s'intéresse à l'étude du protéome, c'est-à-dire à l'ensemble des protéines constituant un organisme vivant dans sa globalité, un tissu, une cellule ou un compartiment cellulaire (ex: les protéines nucléaires, les protéines mitochondriales, les protéines membranaires...).
Dans le domaine de l'obésité, la protéomique a par exemple vocation à permettre le développement de bioindicateurs prévoyant si certains individus développeront une obésité.
Comme tous les omiques, la protéomique cherche à créer des marqueurs biologiques capables de distinguer quelles personnes obèses perdent du poids facilement ou non.
d) La métabolomique
La métabolomique est l'étude des interactions entre les protéines et l'ensemble des « métabolites » (sucres, gras, biomolécules, etc.) d'une cellule ou d'une entité biologique.
|
La métabolomique Apparu à la fin des années 1990, en analogie aux notions de génome, de transcriptome et de protéome, le concept de métabolome fait référence à l'ensemble des métabolites contenus dans un système biologique donné : cellules ou fluides biologiques tels que les urines ou le plasma. Il est par définition caractéristique d'un état physiologique donné. Les métabolites sont des composés impliqués dans les processus métaboliques, qu'ils en soient les produits ou qu'ils soient nécessaires à leur bon déroulement. Le terme métabolite inclut par conséquent toutes les molécules de faibles masses moléculaires telles que les acides organiques, les sucres, les acides gras, les acides aminés mais aussi certains peptides, les vitamines, etc. A l'instar du transcriptome et du protéome, la métabolomique (étude du métabolome) s'inscrit dans un contexte post-génomique. Le métabolome représente l'ultime réponse d'un organisme à une altération génétique, une pathologie, une exposition à un toxique ou à tout autre facteur susceptible de perturber son fonctionnement. Comme le protéome, le métabolome est dépendant du contexte, c'est-à-dire que les taux de protéines ou de métabolites sont modifiés en fonction de l'état physiologique, développemental, ou pathologique d'une cellule, d'un tissu, d'un organe ou d'un organisme. La métabolomique repose sur l'obtention d'empreintes métaboliques obtenues à l'aide de différentes méthodologies analytiques dont la spectrométrie de masse est l'une des principales à ce jour. L'analyse différentielle des empreintes issues des différents groupes d'échantillons vise à caractériser les répercussions de la modification d'un facteur externe, et à visualiser la manière dont un système biologique réagit. Elle permet, ainsi, une meilleure compréhension de la biologie des systèmes en mettant en évidence des interrelations métaboliques qui n'auraient pas pu être détectées avec des approches biochimiques traditionnelles. Les approches métabolomiques sont conventionnellement classées en plusieurs niveaux d'études : l'analyse ciblée centrée sur un petit nombre de métabolites, le profilage métabolique basé sur l'analyse de tous les composés appartenant à une voie ou à une famille chimique donnée, l'empreinte métabolique visant à la comparaison de spectres et enfin l'approche métabolomique ou métabonomique qui a pour ambition l'identification et la quantification non biaisée de tous les métabolites présents dans un échantillon biologique prélevé dans des conditions données. Les approches métabolomiques trouvent des applications en médecine (recherche de biomarqueurs en toxicologie, pharmacologie ou nutrition, étude du métabolisme des xénobiotiques) et aussi en agroalimentaire ou environnement (phénotypage, caractérisation d'organismes modifiés, suivi de procédés de fabrication). Source : Eric Ezan, Laboratoire d'étude du métabolisme et du médicament |
2. L'épidémiologie
Sur le plan étymologique, l'épidémiologie est la discipline (logos) qui étudie l'influence de divers facteurs sur (epi-) des populations (demos=cité). Elle est issue des démarches de santé publique pour combattre les épidémies et les affections d'origine infectieuse au 19 e siècle. Mais la reconnaissance de l'influence du milieu sur la santé des individus remonte à l'origine de la médecine.
Schématiquement, l'épidémiologie remplit trois fonctions.
a) L'épidémiologie descriptive
D'abord, elle mesure la fréquence d'une pathologie à travers la collecte de données . C'est ce qu'on appelle l'épidémiologie descriptive.
En France, la mesure de la prévalence de l'obésité fait l'objet de deux types d'études :
- des études reposant sur des données autodéclarées, telles celles organisées tous les trois ans par les laboratoires Roche et l'INSERM à travers ObEpi. Elles ont l'avantage de ne pas être trop coûteuses et de pouvoir donc être réalisées à des intervalles réguliers. L'étude ObEpi est ainsi menée tous les trois ans, ce qui permet d'avoir un suivi rapproché de l'évolution de la prévalence de l'obésité. L'inconvénient majeur de ce type d'étude est la fiabilité relative des données recueillies. En effet, l'autodéclaration conduit les individus à surestimer leur taille (en particulier chez les hommes) et à sous-estimer leur poids (en particulier chez les femmes), et ce d'autant plus que la taille est petite et le poids important ;
- des études reposant sur des données mesurées par les enquêteurs et basées sur un échantillon représentatif de la population. L'étude nationale nutrition santé obéit à ces critères. Elle a l'avantage de donner des résultats fiables. En revanche, les coûts impliqués par ce genre d'études limitent leur périodicité.
Le choix du type d'étude épidémiologique à conduire résulte donc d'un arbitrage à faire entre la fréquence des indicateurs et leur précision.
b) L'épidémiologie analytique
Au-delà des statistiques concernant une pathologie dans une population donnée, l'épidémiologie dispose d'outils permettant d'étudier l'étiologie ou les facteurs de risque en relation avec la probabilité de développer une maladie.
C'est l'objet de l'épidémiologie analytique qui compare toujours des groupes en fonction de la question posée. On distingue globalement deux types d'approches :
- Les études de cas-témoins : elles sont basées sur la comparaison de deux groupes, le premier, constitué des « cas » (individus atteints de la maladie étudiée, ceux exposés à un risque, les porteurs d'une mutation) ; l'autre (le groupe des « témoins »), est choisi de telle manière qu'il soit comparable au premier pour toutes les caractéristiques (par exemple âge, sexe, poids), à l'exception de celle qui est étudiée, mais il peut aussi correspondre à la population générale sans critère de sélection.
La comparaison permet de rechercher une différence entre « cas » et « témoins » pour un paramètre donné (proportion des personnes diabétiques chez les personnes obèses comparée à la proportion de diabétiques dans la population générale), puis de tester la signification statistique. La comparaison peut être construite de différentes façons, mais in fine il s'agit d'obtenir une mesure de comparaison permettant d'exprimer le risque relatif de développer une maladie si une condition est satisfaite (une personne obèse s'expose à un risque trois fois plus important d'être diabétique qu'une personne non obèse).
- Les études de cohortes : une cohorte consiste à suivre pendant plusieurs années ou plusieurs décennies une population de sujets, sains ou malades, afin d'étudier sur le long terme de nombreux déterminants de la santé et leurs interactions avec les facteurs génétiques et environnementaux.
Le groupe d'individus étudiés est constitué au départ (on dit que les individus sont recrutés), puis les observations d'événements (développement de la maladie) sont enregistrées au fur et à mesure de leur occurrence. De façon générale les études de cohortes concernent un grand nombre d'individus et sont plus puissantes, les témoins (ceux qui ne développent pas la maladie) étant internes. En effet, il est toujours difficile de s'assurer que le groupe témoins ne comporte aucun biais. Mais l'étude de cohortes est plus longue et comporte aussi des difficultés liées à la compliance, c'est à dire qu'elle repose sur la bonne volonté des participants à répondre à des questionnaires, à se présenter aux consultations, à subir les examens prévus, etc.
En France, plusieurs cohortes existent visant, notamment, à mieux comprendre les déterminants de l'obésité, mais également à établir une relation entre l'obésité et ses conséquences en matière de risques pour d'autres maladies.
Ainsi, la cohorte EDEN (Etude des déterminants pré et post natals du développement de la santé de l'enfant) porte sur 2 000 femmes enceintes recrutées entre 2003 et 2006. Elle prend en compte une multitude de facteurs tels que le poids de naissance, l'état de santé de la mère, sa nutrition, l'environnement social et psychoaffectif dans lequel elle évolue, les éventuels toxiques et allergènes auxquels elle est exposée, les incidents survenus au cours de la grossesse ou encore le choix d'un allaitement au sein. L'objectif est de pondérer chacun de ces facteurs pour savoir quel rôle il joue dans le développement ultérieur de l'enfant.
La cohorte EDEN a déjà permis de distinguer plusieurs facteurs associés à la vitesse de croissance précoce des enfants tels que la corpulence et la taille des parents ; le tabagisme ou encore le mode d'alimentation du nouveau-né.
De même, la cohorte Elfe (Etude longitudinale sur l'enfant) est une étude longitudinale de 20 000 enfants en France nés en 2009 et qui seront suivis pendant 20 ans, de la naissance jusqu'à l'âge adulte.
Les objectifs de cette cohorte sont les suivants :
- suivre l'évolution du cadre de vie de l'enfant et ses conséquences sur son développement physique et mental ;
- étudier les interactions entre ce cadre de vie et le parcours scolaire de l'enfant ;
- mesurer les conséquences d'éventuels problèmes survenus au cours de la grossesse, sur le développement de l'enfant ainsi que les conséquences de l'état de santé de l'enfant à sa naissance ;
- observer les pratiques alimentaires et leurs effets sur la croissance (surpoids, obésité) ;
- évaluer les expositions de l'enfant aux pollutions environnementales et l'association avec la survenue de pathologies ;
- mesurer l'incidence et la prévalence des pathologies de l'enfant à différents âges.
La cohorte Nutrinet lancée en 2009 vise à mieux évaluer les relations entre la nutrition et la santé et de comprendre les déterminants des comportements alimentaires. Elle étudiera, sur un large groupe de personnes vivant en France :
- les comportements alimentaires et leurs déterminants en fonction de l'âge, du sexe, des conditions socio-économiques, du lieu de résidence, etc ;
- les relations entre les apports alimentaires, l'activité physique, l'état nutritionnel et la santé . Tous les grands problèmes de santé seront étudiés, entre autre l'obésité, l'hypertension artérielle, le diabète, les dyslipidémies, les maladies cardiovasculaires, les cancers, etc.
Le but de cette étude est d' identifier des facteurs de risque ou de protection liés à la nutrition pour ces maladies, étape indispensable pour établir des recommandations nutritionnelles permettant de prévenir le risque de maladies et d'améliorer la qualité de la santé de la population actuelle et des générations futures.
Cette cohorte présente l'originalité d'effectuer son recrutement par Internet, l'objectif étant d'arriver à sélectionner 500.000 individus.
Au niveau européen , la cohorte EPIC (the European Prospective Investigation of Cancer and Nutrition) a touché 10 pays et 519 977 individus.
A l'origine, l'objectif de l'étude était de mieux connaître le type de régime et de mode de vie permettant de réduire le risque de cancer. Puis la question a été élargie à d'autres types de maladie.
L'avantage de cette cohorte a résidé dans la très grande diversité de la population et du régime alimentaire suivi. Ainsi, la consommation de fibres et de fruits et légumes varie d'un facteur 5 entre les pays méditerranéens et les pays nordiques.
Cette étude a montré les niveaux différents de risque selon la répartition de la masse graisseuse et a mis en évidence la responsabilité de l'obésité abdominale dans le développement de certaines pathologies.
Elle a également permis de définir un seuil au-delà duquel l'adiposité viscérale constitue un facteur de risque (à savoir un tour de taille de 102 cm pour les hommes et de 88 cm pour les femmes).
c) L'épidémiologie évaluative
Enfin, l'épidémiologie évaluative a pour but de mesurer les actions de santé sur le risque de survenue d'une maladie ou encore sur les conséquences d'une maladie. Les cohortes utilisées sont plus petites mais elles permettent de tester les mesures.
d) Vers une épidémiologie moléculaire
L'épidémiologie a profité des progrès technologiques réalisés en biologie moléculaire pour améliorer son efficacité.
Longtemps, l'épidémiologie analytique a reposé sur un modèle d'individus traités comme des boîtes noires. Elle corrélait une situation d'exposition ou un facteur de risque à l'apparition d'une pathologie plusieurs décennies plus tard. Le degré d'exposition restait évalué de façon approximative et il faisait abstraction des diverses voies d'exposition ainsi que des effets biologiques produits. Le point de focalisation restait l'enregistrement de l'état pathologique en fonction du degré d'exposition.
Le développement des biobanques et des biomarqueurs a fait naître une nouvelle épidémiologie, l'épidémiologie moléculaire, qui met en relation des données recueillies avec la recherche des causes d'une maladie sur le plan moléculaire.
Les études se focalisent de plus en plus sur la recherche et la validation de marqueurs de susceptibilité. Les résultats de l'épidémiologie moléculaire sont particulièrement importants dans la mesure où ils fournissent les indicateurs relatifs à l'exposition au risque et permettent d'améliorer les stratégies de dépistage et d'apprécier l'efficacité des mesures de prévention.
|
Biobanques et biomarqueurs Les marqueurs biologiques (ou biomarqueurs) sont des paramètres biologiques mesurables et faciles à évaluer qui servent d'indices pour la santé et pour les évaluations concernant la physiologie, comme le risque de maladie, les troubles psychiatriques, l'exposition de l'environnement et ses effets, le diagnostic de maladie, les processus du métabolisme etc. Par biobanques , on entend des collections de matériel biologique, tels que l'ADN, le tissu, les cellules et le sang, et les données correspondant à chaque échantillon (sous la forme de rapports médicaux, d'informations sur l'environnement et le mode de vie et le suivi des données, par exemple). |
3. L'épigénétique
a) Définition
L'augmentation de l'incidence de pathologies comme l'obésité et le diabète dans les pays industrialisés pose la question de la responsabilité respective des gènes et de l'environnement. Or, il apparaît en effet de plus en plus clairement que le phénotype d'un individu n'est que partiellement conditionné par son héritage génétique. Une nouvelle voie de recherche est donc apparue : l'épigénétique 22 ( * ) .
Le terme épigénétique (du grec epi, signifiant "sur" l'ADN) désigne les processus moléculaires permettant de moduler l'expression des gènes par un remodelage de la chromatine, de manière durable et potentiellement réversible, et qui ne sont pas fondés sur des changements dans la séquence de l'ADN.
Concrètement, le fond génétique transmis par nos parents et inscrit dans la séquence de l'ADN est immuable, sauf mutations somatiques comme dans le cancer.
Toutefois il existe déjà une certaine flexibilité au gré de l'environnement. Certains polymorphismes génétiques peuvent par exemple se montrer protecteurs ou non en fonction de l'alimentation.
Sur la base de cet « inné », vient se greffer « l'acquis », constitué par une multitude de marques épigénétiques situées sur l'ADN et aussi dans les histones autour desquels l'ADN s'enroule.
Le code épigénétique comprend plusieurs strates interconnectées et interdépendantes : le code de méthylation de l'ADN, le code des histones (acétylation, méthylation, phosphorylation...) et celui des co-activateurs et co-répresseurs. Ces codes sont mis en place et interprétés par une machinerie complexe d'enzymes et de co-facteurs qui assurent un remodelage adéquat de la chromatine autour des gènes et son accessibilité aux facteurs de transcription.
b) Le rôle de l'environnement
L'assortiment de gènes que possède chaque individu est unique et constitué d'une multitude de gènes dont certains portent des mutations ou des épimutations. Cet assortiment génétique + épigénétique confère à l'individu un certain profil de vulnérabilité.
Selon la période de la vie et le type d'activité du génome, l'environnement peut se comporter comme un agent de vulnérabilité en induisant des modifications épigénétiques ou bien comme le révélateur d'une vulnérabilité qui aura été apposée au préalable, en particulier au cours du développement.
Les marques épigénétiques qui confèrent aux gènes une certaine potentialité d'expression sont principalement acquises au cours du développement foeto-placentaire et postnatal de l'individu, lorsque le génome est en période d'activité intense de division et de remaniement.
De nombreuses études ont ainsi montré la responsabilité des expositions environnementales précoces dans la programmation métabolique.
Par exemple, lorsque des foetus sont soumis à de faibles apports nutritionnels, la croissance du cerveau et des organes vitaux est privilégiée, notamment au détriment des membres inférieurs et supérieurs. Une fois nés, ces individus sont particulièrement susceptibles à des variations nutritionnelles.
Au cours de la vie, les gènes subissent encore des modifications épigénétiques dont certaines sont réversibles, au gré de l'environnement.
Les nutriments (et notamment les acides gras), mais également la désynchronisation biologique (diminution de la quantité de sommeil, grignotage alimentaire, horaires de sommeil ou de repas « décalés ») sont des régulateurs puissants de l'expression des gènes.
Les marques épigénétiques sont par nature réversibles, sauf si à un moment donné de la vie de l'individu, un « point de non retour » a été atteint. Un régime alimentaire particulier ou une dérégulation persistante du rythme circadien peuvent ainsi « verrouiller » certains états épigénétiques.
c) La transmission de marques épigénétiques
De multiples données concordantes suggèrent que des modifications épigénétiques altérant durablement l'expression génique pourraient être transmises aux générations suivantes par des effets transgénérationnels.
Chez l'homme, il a été démontré dans une étude épidémiologique suédoise que le risque de développer des complications cardiovasculaires ou un diabète de type 2 est partiellement déterminé par l'alimentation des parents et grands-parents lors de leur préadolescence. Un grand-père bien nourri pendant sa période prépubertaire transmettra à ses petits-enfants (de sexe masculin) un risque multiplié par quatre de développer un diabète de type 2.
Par ailleurs, des expériences sur des modèles animaux montrent que certaines influences de l'environnement (nourriture, perturbateurs endocriniens, toxiques, tabagisme...) subies par les générations antérieures pourraient également être véhiculées grâce à des marques épigénétiques non effacées d'une génération à l'autre et sont responsables d'effets transgénérationnels.
De même, le comportement de « mauvaise » mère d'une rate se traduit dans la descendance par une réponse accrue au stress, liée à une méthylation d'un récepteur aux glucocorticoïdes de l'hippocampe. Cette modification peut ensuite être transmise de mère en fille. Elle peut en revanche être « effacée » si la rate présente un comportement de « bonne » mère après la naissance, ce qui confirme que le paysage épigénétique peut, dans certains cas, être réversible.
d) Quelles conséquences pour la science ?
Les perspectives de recherche ouvertes par l'épigénétique sont nombreuses et peuvent être résumées de la manière suivante :
- établir la relation entre les changements de profil épigénétique et un phénotype physiologique particulier à travers l'identification de signatures épigénétiques spécifiques ;
- analyser et caractériser chez l'Homme les modifications épigénétiques induites par l'environnement nutritionnel ;
- déterminer la réversibilité des modifications épigénétiques à travers les interventions nutritionnelles.
4. La neurobiologie et les neurosciences
Compte tenu du rôle fondamental joué par le système nerveux central dans l'homéostasie énergétique, la neurobiologie et les neurosciences sont deux disciplines fondamentales pour mieux appréhender les comportements alimentaires.
L'utilisation de l'imagerie est par exemple une aide précieuse pour mieux comprendre les mécanismes physiologiques liés à la prise alimentaire.
Elle a mis en évidence les réactions du cerveau (stimulation du cortex) en cas de perte de poids et la redondance des circuits visant à réagir contre une sensation de faim. Ainsi, la seule présentation d'images de nourriture entraîne une sécrétion par le cerveau de la dopamine qui active les centres de récompense et augmente la volonté de manger.
5. La biologie intégrée
L'examen des mécanismes intervenant dans l'homéostasie énergétique a souligné l'importance des interactions entre le système nerveux central et les organes périphériques. La biologie intégrée cherche à mieux appréhender ces relations afin de développer des thérapies ciblées sur une structure ou un groupe de neurones.
Les effets physiologiques de la chirurgie bariatrique illustrent l'intérêt de la biologie intégrée.
Comme il a été rappelé précédemment, la chirurgie bariatrique a deux effets majeurs et pratiquement « instantanés »: d'une part, elle modifie profondément le comportement alimentaire en freinant l'appétit ; d'autre part, elle entraîne une baisse durable de la glycémie, faisant disparaître le diabète dans près de trois quarts des cas.
Dans cet exemple concret, une opération chirurgicale sur l'intestin en modifiant le dialogue intestin-cerveau (par voie nerveuse ou hormonale) conduit à une modification du comportement et du métabolisme du glucose. L'avancée des connaissances sur les mécanismes physiologiques induits par la chirurgie bariatrique, c'est-à-dire des différents signaux résultants de cette opération ainsi que des cibles au niveau du cerveau de ces signaux est une piste prometteuse à long terme pour le développement d'une thérapie permettant d'éviter cet acte très invasif tout en obtenant les mêmes résultats.
* *
*
A l'issue de cette présentation succincte des « nouveaux » outils technologiques à la disposition de la recherche sur l'obésité, votre rapporteur souhaiterait insister sur l'approche de plus en plus interdisciplinaire des recherches engagées.
En effet, la recherche scientifique est confrontée à des problèmes complexes qu'il est difficile de résoudre efficacement dans un cadre strictement disciplinaire. Les déterminants d'une solution potentielle impliquent la collaboration entre différentes professions et l'intégration de compétences disciplinaires variées.
Ainsi, les déterminants de l'obésité sont nombreux, touchant des disciplines aussi variées que la biologie cellulaire, la sociologie, l'économie ou encore les neurosciences.
Par ailleurs, le développement des technologies de la communication et les importantes avancées technologiques à l'origine de la naissance des sciences « omiques » ont entraîné une technicisation accrue de nombreuses disciplines et l'apparition de nouveaux champs de recherche mêlant plusieurs disciplines.
Par exemple, les recherches étudiant les liens entre nutrition et obésité intègrent des données de multiples sources (phénotypiques, génétiques, transcriptomiques, métaboliques) et exigent la création d'équipes interdisciplinaires regroupant des biologistes, des bioinformaticiens et des médecins.
La bioinformatique revêt désormais une importance fondamentale pour analyser les données récoltées grâces aux « omiques » et le développement de stratégies de recherche pour traiter des données « omiques » d'origines multiples constitue un enjeu majeur pour le maintien de la compétitivité de la recherche française.
TROISIÈME PARTIE : LES APPORTS DE LA RECHERCHE EN MATIÈRE DE PRÉVENTION DE L'OBÉSITÉ
I. LA NÉCESSAIRE MAIS DIFFICILE VOIE DE LA PRÉVENTION
A. LES RAISONS DE LA PRÉVENTION
La prévention vise à améliorer la santé des populations et à limiter les dépenses induites par la prise en charge de maladies jugées « évitables ».
1. Une maladie chronique évitable
En France, 7,5 millions d'adultes sont obèses (IMC >30) dont près de 500 000 font l'objet d'une obésité massive (IMC>40). En outre, 14,4 millions sont en surpoids (souvent signe d'adiposité viscérale).
Par ailleurs, près de 500 000 enfants sont obèses et 2,1 millions sont en surpoids.
Or, l'obésité non seulement est une maladie chronique, mais elle est également un facteur de risque pour d'autres maladies chroniques telles que :
- les maladies cardiovasculaires (deuxième cause de mortalité avec 28 % des décès, soit 150 000 décès par an, mais première cause de décès chez les femmes devant le cancer) ;
- le diabète (2,5 millions de personnes atteintes et 6 % des décès) ;
- certains cancers (colon, rectum, sein pour la femme ménopausée, oesophage, endomètre, rein). Selon les projections de l'Institut de veille sanitaire pour 2010, l'incidence par cancer en France serait de 52 500 cancers du sein, 50 000 cancers du colon rectum, 10 100 cancers du pancréas, 10 500 cancers du rein.
En France, les maladies chroniques 23 ( * ) sont à l'origine de 60 % des décès dont la moitié avant l'âge de 70 ans.
En outre, leur prévalence augmente et elles représentent un véritable défi pour le système de santé qui y consacre 60 % de ses dépenses, avec une hausse annuelle de 6 %, soit 75 % de l'accroissement des dépenses d'assurance maladie.
Or, la hausse de la prévalence de l'obésité (en partie responsable de l'augmentation d'autres maladies chroniques) est étroitement liée à l'évolution de nos modes de vie. Les modifications qualitatives et quantitatives de notre alimentation, notre sédentarisation croissante, mais également le stress, le manque de sommeil ou encore l'exposition à des polluants ou à des perturbateurs endocriniens jouent un rôle majeur dans la transformation de l'obésité d'une maladie touchant à l'origine certains individus prédisposés génétiquement et biologiquement en un phénomène sociétal.
Par conséquent, à l'exception des rares cas d'obésité liés à des maladies monogéniques rares, le développement de l'obésité pourrait être freiné, voire renversé, grâce à l'adoption de comportements plus « sains ».
2. L'absence de traitement efficace
La prévention de l'obésité apparaît un sujet d'autant plus prioritaire qu'une fois installée, l'obésité est difficilement réversible et entraîne une prise en charge de longue durée.
Faute de traitement efficace permettant aux personnes obèses de perdre du poids durablement, les médecins doivent souvent se contenter de prévenir ou traiter les complications.
B. UNE VOIE INCONTOURNABLE DANS LAQUELLE SE SONT LANCÉS DE NOMBREUX ETATS
Face au développement de l'obésité depuis quatre décennies, de nombreux pays et institutions ont lancé des politiques de prévention contre l'obésité.
1. Les actions menées en France
La France a longtemps paru protégée de l'obésité. Néanmoins, devant le phénomène de rattrapage qui semblait s'être engagé à partir des années 90, particulièrement chez les enfants, plusieurs initiatives ont été prises afin de promouvoir la prévention de l'obésité.
Actuellement, une multitude d'actions sont menées aussi bien au niveau national que local, sans d'ailleurs faire l'objet ni d'un recensement ni d'une réelle évaluation de leur efficacité.
Sans préjuger de la valeur des stratégies de prévention menées dans de nombreuses collectivités territoriales, deux exemples seront mis en valeur : d'une part le programme national nutrition santé (PNNS) parce qu'il incarne la pierre angulaire de la prévention basée sur la nutrition au niveau national ; d'autre part le programme Fleurbaix-Laventie parce qu'il représente la première tentative suivie et évaluée scientifiquement d'une stratégie de prévention reposant sur toute une communauté.
a) Le Programme national nutrition santé (PNNS)
A la suite de la publication, en 2000, du rapport du Haut comité de la santé publique intitulé « Pour une politique nutritionnelle de santé publique en France », le Premier ministre a annoncé le lancement en janvier 2001 du Programme National Nutrition Santé (PNNS).
L'objectif général du PNNS est d'améliorer l'état de santé de l'ensemble de la population en agissant sur l'un de ses déterminants majeurs qu'est la nutrition.
b) Le premier PNNS (2001-2006)
Il établit un socle de repères nutritionnels validés scientifiquement et fondés sur une approche globale et positive de la nutrition.
|
Les 9 repères de consommation Fruits et légumes : au moins 5 par jour ; consommation à chaque repas et en cas de petits creux ; crus, cuits, nature ou préparés ; frais, surgelés ou en conserve. Pains, céréales, pommes de terre et légumes secs : à chaque repas et selon l'appétit. Favoriser les aliments céréaliers complets ou le pain bis. Privilégier la variété. Lait et produits laitiers (yaourts, fromages) : 3 par jour. Privilégier la variété. Privilégier les fromages les plus riches en calcium, les moins gras et les moins salés. Viandes et volailles, produits de la pêche et oeufs : 1 à 2 fois par jour. En quantité inférieure à celle de l'accompagnement. Viandes : privilégier la variété des espèces et les morceaux les moins gras. Poisson : au moins 2 fois par semaine. Matières grasses ajoutées : limiter la consommation. Privilégier les matières grasses végétales (huiles d'olive, de colza...). Favoriser la variété. Limiter les graisses d'origine animale (beurre, crème...). Produits sucrés : limiter la consommation. Attention aux boissons sucrées. Attention aux aliments gras et sucrés à la fois (pâtisseries, crèmes dessert, chocolat, glaces...). Boissons : de l'eau à volonté. Au cours et en dehors des repas. Limiter les boissons sucrées (privilégier les boissons allégées). Boissons alcoolisées : ne pas dépasser, par jour, 2 verres de vin (de 10 cl) pour les femmes (à l'exclusion des femmes enceintes auxquelles il est recommandé de s'abstenir de toute consommation d'alcool pendant la durée de la grossesse) et 3 pour les hommes. 2 verres de vin sont équivalents à 2 demis de bière ou 6 cl d'alcool fort. Sel : limiter la consommation. Préférer le sel iodé. Ne pas resaler avant de goûter. Réduire l'ajout de sel dans les eaux de cuisson. Limiter les fromages et les charcuteries les plus salés et les produits apéritifs salés. Activité physique : au moins l'équivalent d'une demi-heure de marche rapide chaque jour. À intégrer dans la vie quotidienne (marcher, monter les escaliers, faire du vélo...) |
Les messages du PNNS tiennent compte du caractère culturel de l'alimentation et de son association, notamment en France, à des notions de plaisir, de convivialité et de goût. Toute stigmatisation de personnes, de comportements ou de produits alimentaires est bannie et aucun interdit vis-à-vis d'aliments n'est émis. Sont mis en avant les aliments et non pas les nutriments, ainsi que la pratique régulière d'une activité physique.
Par ailleurs, le PNNS fixe 9 objectifs nutritionnels prioritaires en termes de santé publique.
5 objectifs concernent la modification des habitudes alimentaires :
- augmenter la consommation de fruits et légumes afin de réduire le nombre de petits consommateurs de fruits et légumes d'au moins 25 % ;
- augmenter la consommation de calcium afin de réduire de 25 % la population des sujets ayant des apports calciques en dessous des apports nutritionnels conseillés, tout en réduisant de 25 % la prévalence des déficiences en vitamine D ;
- réduire la contribution moyenne des apports lipidiques totaux à moins de 35 % des apports énergétiques journaliers, avec une réduction d'un quart de la consommation des acides gras saturés au niveau de la moyenne de la population (moins de 35 % des apports totaux de graisses) ;
- augmenter la consommation de glucides afin qu'ils contribuent à plus de 50 % des apports énergétiques journaliers, en favorisant la consommation des aliments sources d'amidon, en réduisant de 25 % la consommation actuelle de sucres simples, et en augmentant de 50 % la consommation de fibres ;
- réduire l'apport d'alcool chez ceux qui consomment des boissons alcoolisées. Cet apport ne devrait pas dépasser l'équivalent de 20 g d'alcool pur par jour (soit deux verres de vin de 10 cl ou deux bières de 25 cl ou 6 cl d'alcool fort).
3 objectifs visent la modification de marqueurs de l'état de santé de la population française :
- la réduction de 5 % de la cholestérolémie moyenne dans la population des adultes ;
- la réduction de 10 mm de mercure de la pression artérielle systolique chez les adultes ;
- la réduction de 20 % de la prévalence du surpoids et de l'obésité (IMC > 25 kg/m²) chez les adultes et l'interruption de l'augmentation de la prévalence de l'obésité chez les enfants.
La sédentarité est officiellement reconnue comme un facteur de risque des maladies chroniques. Le dernier objectif chiffré vise donc à augmenter l'activité physique quotidienne par une amélioration de 25 % du pourcentage des sujets faisant l'équivalent d'au moins 1/2h de marche rapide par jour.
Pour atteindre ces objectifs, le PNNS propose 6 axes stratégiques visant à :
- i nformer et orienter les consommateurs vers des choix alimentaires et un état nutritionnel satisfaisant, éduquer les jeunes et créer un environnement favorable à une consommation alimentaire et un état nutritionnel satisfaisant ;
- prévenir, dépister et prendre en charge les troubles nutritionnels dans le système de soins ;
- impliquer les industriels de l'agro-alimentaire et la restauration collective ainsi que les consommateurs au travers des associations de consommateurs et de leurs structures techniques ;
- mettre en place des systèmes de surveillance alimentaire et nutritionnelle de la population ;
- développer la recherche en nutrition humaine : recherches épidémiologiques, comportementales et cliniques ;
- engager des mesures et actions de santé publique complémentaires destinées à des groupes spécifiques de population.
c) Le deuxième PNNS (2006-2010)
Le deuxième PNNS vise à poursuivre les actions lancées dans le premier plan à travers la promotion des 9 repères de consommation et le développement de campagnes de communication sur ces repères.
Par ailleurs, trois nouvelles priorités sont reconnues :
- l'amélioration de la qualité de l'offre alimentaire : le PNNS prône la signature, sur un mode individuel ou collectif, d'engagements portant sur la composition nutritionnelle des aliments, leur présentation et leur promotion. De la même façon, les entreprises de restauration collective sont invitées à signer des engagements similaires. En outre, un observatoire de la qualité alimentaire des produits (OQALI) est créé afin d'assurer le suivi de la qualité des produits alimentaires.
- la mise en place d'un plan de dépistage précoce et de prise en charge de l'obésité . Le PNNS pose le principe d'un dépistage systématique qui doit reposer sur les bureaux de protection maternelle et infantile, la médecine scolaire et la médecine de ville ainsi que sur la mise en place de réseaux multidisciplinaires de prise en charge médicale de l'obésité. Le PNNS prône également la mise en place de pôles interrégionaux de référence de l'obésité autour des centres hospitalo-universitaires. Par ailleurs, l'enseignement de la nutrition doit être renforcé dans la formation initiale des personnels de santé et diffusé auprès des travailleurs sociaux, des enseignants et des éducateurs physiques par le biais de la formation continue.
- l'instauration de mesures spécifiques pour les populations défavorisées : les personnes défavorisée ou précaires sont les plus touchées par l'obésité. Le PNNS prévoit donc des mesures permettant d'assurer une meilleure prévention et prise en charge de l'obésité auprès de cette catégorie de population à travers les réseaux sociaux (caisses d'allocation familiale, centres d'examen de santé, services sociaux) et la multiplication d'interventions de terrain pour promouvoir la prévention de l'obésité.
Le deuxième PNNS s'achevant en décembre 2010, un nouveau plan est en cours d'élaboration pour la période 2011-2015.
d) L'adoption d'une législation cadrant certains aspects de l'offre alimentaire
La loi de santé publique du 9 août 2004 a repris les axes de prévention du PNNS. En outre, elle a posé un cadre limitatif à certains aspects de l'offre alimentaire.
D'une part elle a introduit l'obligation d'une information sanitaire pour les messages publicitaires visant à promouvoir les boissons sucrées et les produits alimentaires manufacturés. D'autre part, elle a interdit dans les écoles les distributeurs automatiques de boissons et de produits alimentaires payants accessibles aux élèves.
e) Fleurbaix-Laventie, ville santé
Ces deux communes du Pas-de-Calais ont fait l'objet de trois études successives.
La première étude (1992/1997) avait pour objectif d'évaluer si un programme d'éducation nutritionnelle enseigné à des enfants de l'école primaire pouvait modifier les habitudes alimentaires de la famille. Ce programme consistait à améliorer les connaissances des enfants sur les caractéristiques de la nourriture et des nutriments, sur les habitudes alimentaires saines, sur la transformation de la nourriture et l'étiquetage à travers des enseignements réalisés par les enseignants. Ces derniers élaboraient eux-mêmes leurs cours. Ils avaient au préalable suivi une formation en nutrition par des nutritionnistes et des diététiciens. Aucun accent particulier n'était mis sur l'importance de l'activité physique.
Le caractère concret de ces enseignements était encouragé par toute une série d'initiatives permettant aux enfants de goûter à une alimentation variée, agréable et abordable financièrement : cours de cuisine, repas « découverte » à la cantine, visites de fermes et de magasins, organisation de petits-déjeuners à l'école en présence des parents et de diététiciennes.
La deuxième étude (1997/2002) visait à étudier les liens existants entre la prise de poids et des facteurs génétiques et/ou environnementaux. Cette étude épidémiologique longitudinale suivait 294 familles qui faisaient l'objet tous les deux ans d'un examen clinique et devaient répondre à un questionnaire. Cette étude ne devait s'accompagner d'aucune intervention. Néanmoins, non seulement les programmes d'éducation nutritionnelle lancés dans le cadre de la première étude ont été maintenus, mais les conseils municipaux de ces deux villes ont progressivement engagé des mesures de prévention de l'obésité en direction des enfants et des adultes. Ainsi, deux diététiciennes ont été embauchées par les deux communes pour intervenir dans les écoles et dans les associations, de nouveaux équipements sportifs ont été construits, des éducateurs sportifs ont été employés dans les écoles primaires pour promouvoir l'activité physique, des « pédibus » ont été instaurés, des journées de promotion de l'activité physique et d'une vie saine ont été organisées, touchant toute la population.
Dans la troisième étude (2002/2007), un bilan de santé associé à un questionnaire censé déceler les modes de vie peu sains (consommation d'alcool, sédentarité, tabagisme etc.) a été offert à 3 000 volontaires. Les sujets identifiés comme présentant une inadéquation par rapport aux recommandations du PNNS se sont vu offrir une intervention personnalisée et ciblée pour atteindre ces recommandations.
S'est donc mise progressivement en place une véritable politique de prévention reposant sur toute une communauté visant à modifier les comportements alimentaires et à augmenter la pratique de l'activité physique.
Or, cette politique a porté ses fruits puisque plusieurs études ont montré qu'à partir de 2004, la prévalence du surpoids à Fleurbaix-Laventie a diminué alors qu'elle continuait à augmenter dans les villes voisines comparables.
Le programme EPODE (Ensemble prévenons l'obésité des enfants) a ensuite été créé. Il vise à aider les familles à modifier en profondeur et durablement leur mode de vie en développant, grâce à la mobilisation des acteurs locaux, une offre de proximité conforme aux recommandations du Programme National Nutrition Santé et axée principalement sur :
• Une alimentation équilibrée,
diversifiée, abordable et plaisante au niveau familial.
• La pratique d'activités physiques pour
tous, intégrées dans le quotidien.
• L'encouragement à développer un
environnement local favorable à ces bonnes habitudes.
Le programme EPODE est assuré, au niveau national, par un acteur privé, l'agence Protéines, qui coordonne et anime le programme. Elle s'appuie sur un comité scientifique qui intervient dans la phase d'analyse des recommandations scientifiques et des comportements individuels et collectifs. Ce comité valide également les actions proposées et labellise l'ensemble des outils développés ou des actions locales initiées dans les villes.
En 2004, le programme EPODE a été lancé dans 10 villes pilotes. Il compte aujourd'hui 226 villes en France.
|
Le réseau des villes actives du PNNS Le PNNS s'est accompagné dès 2003/2004 de la création d'une charte « villes actives du PNNS » visant à impliquer officiellement les villes et communautés de communes dans la mise en oeuvre d'actions ou de programmes en cohérence avec le PNNS. Depuis 2007 a été créé le réseau des villes actives du PNNS dont l'objectif est de valoriser les actions des villes et des communautés de communes, mais également d'échanger sur leurs pratiques à travers la création d'une banque de « projets nutrition » nationale et d'un site Internet dédié. En 2010, le réseau des villes actives du PNNS regroupe 224 communes, soit 11,46 millions d'habitants. |
2. Les exemples d'actions menées à l'étranger
a) En Allemagne
66 % des hommes et 51 % des femmes sont en surcharge pondérale, tandis que 15 % des enfants sont soit en surpoids soit obèses.
Le gouvernement fédéral a donc lancé en juin 2008 le plan national « IN FORM » : une initiative allemande pour une alimentation saine et pour plus d'activité physique ». Ce plan a été élaboré et réalisé conjointement par le ministère fédéral de la santé et le ministère fédéral de l'alimentation, de l'agriculture et de la protection du consommateur.
Il vise à lutter contre la malnutrition, le manque d'activité physique, le surpoids et les maladies qui lui sont liées.
Le plan « IN FORM » se concentre sur 5 champs d'action :
1. « Exemplarité du Bund, des Länder et des communes » : les instances politiques veulent montrer l'exemple en faisant face, de façon plus marquée, à leurs obligations vis-à-vis de la santé de leurs employés ;
2. « Information sur l'alimentation, l'activité physique et la santé » : il s'agit d'améliorer l'information et l'adapter aux groupes cibles ;
3. « Exercice physique au quotidien » : le plan souhaite promouvoir une activité physique et sportive régulière dans toutes les tranches de la population ;
4. « A mélioration de la qualité de l'alimentation hors du domicile » ;
5. « Impulsions pour la recherche » : le plan doit renforcer la recherche fondamentale relative à l'alimentation et l'activité physique. Outre les données scientifiques visant à développer et à proposer des offres à destination d'utilisateurs spécifiques, la recherche doit également contribuer à évaluer et garantir la qualité des mesures existantes dans la prévention primaire.
Le programme « IN FORM » ne se concentre pas uniquement sur le surpoids et l'obésité, mais vise à améliorer la santé des Allemands à travers un mode de vie plus sain.
Entre 2008 et 2010, 5 millions d'euros par an y sont consacrés afin de financer les campagnes d'information et les actions locales. En effet, l'accent est mis sur la multiplication de petits projets au niveau local, permettant d'atteindre les individus dans leur environnement de vie et de promouvoir concrètement l'activité au quotidien et le développement de bonnes pratiques. Toutes les tranches d'âge sont visées même si un effort particulier est réalisé en direction de la population âgée.
Le programme « IN FORM » dispose d'un logo qui peut être utilisé, après accord des ministères, par les projets développés au niveau local.
Par ailleurs, il existe une « assemblée » qui rassemble les représentants des Länder, des associations, des caisses de sécurité sociale etc., et qui est chargée d'échanger sur les expériences menées au niveau local.
Parallèlement à ce programme, des standards de qualité pour les cantines, les Kindergarten et les maisons de retraite ont été développés mais ils ne sont pas contraignants.
IN FORM vise également le monde du travail. Des brochures ont été distribuées à l'attention des employés et des employeurs afin d'encourager une alimentation saine et une moindre sédentarité. En outre, une incitation fiscale a été introduite pour les entreprises engagées dans la promotion de la santé. Celles-ci bénéficient d'une déduction fiscale de 500 euros par an et par salarié lorsqu'elles permettent à ces derniers de participer à des mesures favorables à la santé validées par les caisses d'assurance maladie.
Les caisses d'assurance maladie font également de la prévention auprès de la population et financent des projets qui ont fait l'objet d'une évaluation. En outre, elles encouragent les patients d'âge moyen à suivre des programmes de prévention à travers l'octroi de cadeaux, comme des weekends de thalassothérapie par exemple.
Selon les personnes rencontrées au ministère de la santé allemand, les évaluations réalisées à 3 et 6 ans de ce type de mesures montrent que les personnes ayant suivi ces programmes de prévention font moins appel aux services de santé.
b) Au Royaume-Uni
Le Royaume-Uni est particulièrement touché par l'obésité.
Selon les statistiques du Health Survey for England, entre 1993 et 2008, la prévalence de l'obésité est passée de 13,2 % à 24 % chez les hommes et de 16,4 % à 25 % chez les femmes.
Au total, 66 % des hommes et 57 % des femmes étaient en surcharge pondérale.
En 2008, 17 % des enfants de sexe masculin et 15 % des enfants de sexe féminin étaient obèses. En tenant compte du surpoids, un enfant sur trois était donc en surcharge pondérale.
(1) Le plan d'action « Healthy life, healthy weight»
En juillet 2005, le gouvernement britannique a donc saisi sa cellule de prospective « Foresight » sur le thème suivant : « affronter l'obésité : les choix à venir ». Cette étude menée sur deux ans en collaboration avec la communauté scientifique, a permis de rassembler des preuves scientifiques dans un certain nombre de disciplines non seulement sur les déterminants de l'obésité, mais également sur les éléments à prendre en compte pour mener une campagne de prévention efficace.
Le gouvernement s'est appuyé sur cette étude et a défini en 2007 un plan d'action stratégique pour lutter contre l'obésité. Le plan « Healthy life, healthy weight » affiche 5 priorités :
1. « Les enfants : une croissance saine et un poids sain » : le programme prévoit d'engager une prévention précoce des problèmes de poids chez l'enfant dans la mesure où en cas d'obésité infantile, le risque que cette obésité perdure à l'âge adulte est de 80 %. Les actions prévues se déclinent de la manière suivante :
- identifier les familles à risque aussi tôt que possible ; encourager l'allaitement et tendre à en faire la norme ;
- donner de meilleures informations aux parents sur la santé de leurs enfants en leur fournissant les résultats du Programme national de mesures des enfants 24 ( * ) ;
- s'assurer que les écoles soient des écoles saines, notamment en faisant des cours de cuisine une matière obligatoire pour les 11/14 ans à partir de 2011 ;
- développer des stratégies de « lunch-boxes » saines, afin que les enfants ne mangeant pas à la cantine puissent s'alimenter correctement ;
- développer des programmes sur mesure pour augmenter la participation des enfants obèses et en surpoids aux activités physiques et sportives ;
- investir 75 millions de livres sterling dans des programmes de marketing basés sur des preuves scientifiques qui informeront, aideront et encourageront les parents à modifier le régime alimentaire et le niveau d'activité de leurs enfants ;
- investir dans les infrastructures pour encourager la pratique du vélo dans les zones géographiques où la prévalence du surpoids infantile est importante.
2. « Promouvoir des choix alimentaires plus sains » : réduire la consommation de produits contenant beaucoup de gras, de sucre ou de sel et augmenter la consommation de fruits et de légumes. Trois types d'actions sont prévus :
- mettre en place un code de bonnes pratiques sur les aliments sains en partenariat avec l'industrie afin de réduire la consommation de graisses saturées, de sucre et de sel notamment (système de « feux tricolores » sur les emballages pour distinguer les produits « sains » des produits à consommer modérément et occasionnellement) ;
- assurer une marge de manoeuvre aux autorités locales dans la définition des plans d'aménagement urbain afin de leur permettre de contrôler la prolifération de points de vente de fast-food, notamment autour des parcs et des écoles ;
- évaluer les moyens de restriction de la publicité d'aliments non sains en direction des enfants.
3. « Mettre de l'activité physique dans notre vie » : l'activité physique doit progressivement être ancrée dans le quotidien des Britanniques. Dans ce but, le gouvernement britannique s'est engagé à :
- investir dans la campagne « walking into health » afin qu'un tiers des Anglais fassent au moins 1 000 pas de plus quotidiennement en 2012 ;
- investir 30 millions de livres dans neuf « healthy towns », villes engagées dans une prévention au niveau de la communauté ;
- travailler avec les villes britanniques incluses dans EPODE ;
- mettre en place un groupe de travail avec l'industrie du jeu dans le but de développer des outils permettant aux parents de limiter le temps que leurs enfants passent devant l'écran ;
- revoir l'approche de l'activité physique, en collaborant avec l'association « Sport England » pour développer de nouveaux programmes de promotion de l'activité physique et en utilisant la préparation de la Grande- Bretagne aux jeux olympiques de 2012 comme outil fédérateur pour augmenter durablement le niveau d'activité physique de la population.
4. « Favoriser une meilleure santé » : le but recherché est d'améliorer la compréhension des individus sur les conséquences à long terme de leurs actions afin d'influencer leur manière de vivre au quotidien. Concrètement, le gouvernement souhaite :
- travailler avec les employeurs pour développer des expérimentations sur la manière dont les entreprises peuvent le mieux promouvoir la bonne santé et intégrer ce volet dans leurs « business models » ;
- lancer des expériences sur l'évaluation du bien-être des salariés, en leur offrant des conseils personnalisés et des programmes modifiant leur mode de vie liés à leur propre évaluation du niveau de leur santé ;
- proposer et évaluer plusieurs types de subventions individuelles afin d'encourager un mode de vie sain à travers notamment une perte de poids, le maintien de cette perte, le fait de manger plus sainement ou d'être plus actif.
5. « D es conseils et une prise en charge personnalisés » : au-delà des mesures préventives, le gouvernement souhaite prendre en charge et traiter les personnes qui ont déjà des problèmes de poids à travers deux types de mesures :
- la création d'un site Internet avec des conseils personnalisés en matière de régime alimentaire et de niveaux d'activité physique.
- le financement de programmes visant à contrôler le poids.
« Healthy life, healthy weight » est un plan ambitieux : son objectif est de ramener en 2020 le taux de prévalence de surcharge pondérale des enfants à celui de 2000.
Dans ce but, 372 millions de livres sont déjà prévus sur une période de trois ans (2008/2011), sans compter les 140 millions de livres accordés à Cycling England afin de développer le réseau de pistes cyclables dans les villes.
(2) La campagne de sensibilisation « Change4Life »
Comme il a été rappelé précédemment, le plan de prévention de l'obésité britannique repose sur une expertise scientifique de près de deux ans visant à définir les principes d'action d'une politique de prévention efficace auprès des enfants.
Les conclusions de ce travail de longue haleine peuvent se résumer de la manière suivante.
Priorité a été donnée à la population des 5-11 ans. Néanmoins, les mesures de prévention s'adressent aux parents (censés contrôler les modes de vie de leurs enfants). Elles visent également à modifier durablement l'environnement des enfants par des mesures plus structurelles.
Ensuite, le gouvernement britannique vise prioritairement les enfants à risque, c'est-à-dire les enfants dont l'IMC est déjà supérieur à 25 ainsi que les enfants dont les habitudes alimentaires et le niveau d'activité physique constituent des facteurs de risque.
Deux stratégies ont été développées pour pouvoir les repérer :
- la mise en place du programme national de mesure de l'IMC de tous les enfants âgés de 6 à 11ans. 1 million d'enfants sont concernés. Les résultats sont communiqués par courrier aux parents avec, le cas échéant, la suggestion de s'engager dans un programme de prévention interactif ( voir supra ) ;
- la campagne de marketing social « Change4Life ». Cette campagne financée à hauteur de 75 millions de livres, a pour vocation de sensibiliser les parents sur les dangers de l'obésité et de les inciter, le cas échéant, à promouvoir huit comportements permettant d'atteindre ou de maintenir un poids « sain ».
|
Les huit comportements pour développer et maintenir un poids sain Réduire les apports en gras, en particulier les graisses saturées ; Réduire les apports en sucres ajoutés ; Contrôler la taille des portions ; Manger au moins 5 portions de fruits et légumes par jour ; Avoir trois repas réguliers par jour ; Faire au moins 60 minutes d'activité d'intensité modérée par jour ; Réduire le temps consacré à des activités sédentaires. Sources : Change4Life ; Department of Health |
Avant le lancement de cette campagne, une étude sur les obstacles liés à la poursuite d'une vie saine a insisté sur trois difficultés :
- la mauvaise perception par les individus de leur poids et du poids de leurs enfants ;
- leur mauvaise perception du lien entre l'obésité et les risques de maladie ;
- le fait que les préoccupations de nutrition et d'activité physique ne sont pas une priorité chez les catégories socio-professionnelles basses (qui sont les plus à risque).
La conception de la campagne d'information a donc tenu compte de ces difficultés et s'est efforcée de les contourner.
Ainsi, un effort de communication sans précédent a été fourni pour expliquer simplement et clairement les dangers pour la santé d'un excès de gras. Outre la diffusion de films publicitaires à la télévision et la création d'un logo, des millions de prospectus ont été distribués dans les centres de santé, les écoles, les garderies, les pharmacies, les cabinets médicaux, les bibliothèques, les centres de loisir, les hôpitaux, les mairies etc... Au bout d'un an, une évaluation de l'impact de cette campagne a montré que 87 % des mères ayant des enfants de moins de 11 ans se souvenaient l'avoir vue et 88 % d'entre elles reconnaissaient le logo de Change4Life.
Par ailleurs, les parents sont invités à remplir un questionnaire « How are the Kids ? » qui permet de déceler les éventuels comportements à risque des enfants. Une fois ce questionnaire retourné, ils reçoivent une évaluation du mode de vie de leurs enfants et des propositions concrètes et individualisées pour modifier les habitudes peu compatibles avec une vie saine.
Un an après le lancement de la campagne, 346 600 questionnaires avaient été retournés et 413 400 familles s'étaient engagées dans le programme Change4Life.
Afin de motiver les familles sur le long terme, un site Internet interactif a été mis en place ainsi qu'un numéro vert pour répondre aux questions des familles.
Enfin, une évaluation de la campagne est prévue chaque année visant à comparer les résultats atteints par rapport aux objectifs fixés et, le cas échéant, à réorienter certaines actions.
En février 2010, une campagne pour les adultes a été lancée avec deux objectifs :
- encourager les adultes en surpoids ou en train de développer une obésité, à perdre du poids ;
- prévenir le développement de maladies liées à certains modes de vie telles que le diabète de type 2, les maladies cardiovasculaires et certains cancers.
Par ailleurs, une campagne visant les femmes enceintes et les enfants de moins de deux ans a été lancée en janvier 2010 (Start4Life) afin de promouvoir le bien-être et la santé de l'enfant.
3. Les initiatives au niveau européen
L'Union européenne compte près de 70 millions d'adultes obèses et 5,1 millions d'enfants obèses. Même si le taux de prévalence de l'obésité varie fortement d'un pays à l'autre, tous les Etats sont concernés. La mise en place d'une politique de lutte contre l'obésité au niveau européen semblerait donc de bon sens.
Néanmoins, les actions de prévention concernent souvent des secteurs dans lesquels les Etats ont une compétence exclusive (l'éducation, la santé).
En outre, le poids des traditions culinaires, les différences culturelles dans le domaine de l'alimentation, le rôle variable accordé à l'Etat comme régulateur ou encore le poids économique relatif de l'industrie agroalimentaire dans chaque Etat membre sont autant d'obstacles au développement d'une politique de prévention de l'obésité coordonnée et mieux intégrée.
L'Union européenne n'en est pas pour autant restée inactive, mais la portée de ses initiatives varie en fonction de ses compétences réglementaires.
a) Renforcer l'information du consommateur
L'adoption d'habitudes alimentaires saines suppose que les consommateurs puissent effectuer des choix éclairés concernant leur régime alimentaire. Pour cela, il faut notamment qu'ils disposent d'une information claire et accessible sur le contenu des produits. Dans la mesure où ces règles sont directement liées au fonctionnement du marché intérieur, elles relèvent de la compétence exclusive de l'Union européenne.
Deux domaines ont particulièrement retenu son attention : l'étiquetage nutritionnel et les allégations nutritionnelles.
(1) L'étiquetage nutritionnel
La réglementation relative à l'étiquetage nutritionnel est harmonisée au niveau européen et est définie par la directive 90/496/CEE du Conseil du 24 septembre 1990 relative à l'étiquetage nutritionnel des denrées alimentaires, transposée en 1993 dans le droit français.
Elle ne s'applique pas aux eaux minérales naturelles ni aux autres eaux destinées à la consommation humaine, ni aux denrées présentées non préemballées à la vente du consommateur final.
Actuellement, l'étiquetage est facultatif. Néanmoins, 80 % des produits comportent un étiquetage nutritionnel.
Les informations y figurant appartiennent à l'un des deux groupes suivants :
- le groupe 1 qui donne des indications sur la valeur énergétique ainsi que la quantité de protéines, de glucides et de lipides ;
- le groupe 2 qui donne des indications sur la valeur énergétique, la quantité de protéines, de glucides, de sucres, de lipides, d'acides gras saturés, de fibres alimentaires et de sodium.
Lorsque l'allégation nutritionnelle concerne les sucres, les acides gras saturés, les fibres alimentaires ou le sodium, les informations à donner sont celles du groupe 2.
La déclaration de la valeur énergétique et de la teneur en nutriments doit se présenter sous forme numérique, avec des unités de mesure spécifiques. Les informations sont exprimées par 100 g ou 100 ml.
Elles peuvent également être exprimées par emballage ou par portion. Celles qui concernent les vitamines et les sels minéraux doivent en plus être exprimées en pourcentage de l'apport journalier recommandé (AJR), qui peut également être indiqué sous la forme d'un graphique.
L'étiquetage nutritionnel peut aussi inclure les quantités d'amidon, de polyols, d'acides gras mono-insaturés, d'acides gras polyinsaturés, de cholestérol et de sels minéraux ou de certaines vitamines.
Toutes ces informations doivent être regroupées en un seul endroit bien visible, en caractères lisibles et indélébiles, et dans un langage facilement compréhensible par l'acheteur .
En 2008, la Commission européenne a proposé un règlement visant à modifier l'information des consommateurs sur les données alimentaires. Il s'agit de rendre l'étiquetage obligatoire et de s'assurer que les informations exigées (la valeur énergétique, la quantité de lipides, d'acides gras saturés, de glucides, avec une référence spécifique aux sucres, et de sel) apparaissent sur la face avant de l'emballage.
Le 16 juin 2010, le Parlement européen a examiné cette proposition de règlement. Il a rejeté le principe d'un code couleur destiné à clarifier les informations pour le consommateur et s'est opposé à la possibilité pour les Etats membres d'adopter un tel code au niveau national.
(2) Les allégations nutritionnelles
Elles sont réglementées par le règlement (CE) n° 1924/2006 du Parlement européen et du Conseil du 20 décembre 2006 concernant les allégations nutritionnelles et de santé portant sur les denrées alimentaires.
Le règlement distingue les allégations nutritionnelles et les allégations de santé.
Les allégations nutritionnelles correspondent aux allégations qui affirment, suggèrent ou impliquent qu'une denrée alimentaire possède des propriétés nutritionnelles bénéfiques particulières de par :
- soit l'énergie (valeur calorique) qu'elle fournit, fournit à un degré moindre ou plus élevé, ou ne fournit pas ;
- soit les nutriments ou autres substances qu'elle contient, contient en proportion moindre ou plus élevée, ou ne contient pas.
Les allégations de santé affirment, suggèrent ou impliquent l'existence d'une relation entre, d'une part, une catégorie de denrées alimentaires, une denrée alimentaire ou l'un de ses composants et, d'autre part, la santé.
Les allégations nutritionnelles et de santé doivent remplir les conditions suivantes :
- la présence, l'absence ou la teneur réduite d'un nutriment ou d'une substance faisant l'objet de l'allégation doit avoir un effet nutritionnel ou physiologique bénéfique et scientifiquement prouvé ;
- le nutriment ou la substance faisant l'objet de l'allégation est présent en quantité suffisante pour atteindre l'effet nutritionnel ou physiologique affirmé. Son absence ou sa présence en moindre quantité doit également produire l'effet nutritionnel ou physiologique escompté ;
- le nutriment ou la substance faisant l'objet de l'allégation est sous une forme directement consommable.
Les conditions spécifiques d'utilisation doivent être respectées, par exemple la substance active (par exemple vitamines, fibres, etc.) doit être présente en quantité suffisante pour avoir des effets bénéfiques dans la denrée alimentaire. En outre, si l'allégation porte sur une valeur énergétique réduite, elle doit correspondre à une réduction d'au moins 30 % de la valeur énergétique totale de la denrée alimentaire (25 % pour le sel).
Les allégations nutritionnelles et de santé sont interdites pour les boissons alcoolisées de plus de 1,2 % d'alcool en volume, à l'exception de celles se référant à la réduction de la teneur en alcool ou à la réduction du contenu énergétique d'une boisson alcoolisée.
Le règlement définit en annexe la liste des allégations nutritionnelles autorisées.
Les allégations de santé sont soumises à des exigences spécifiques. Leur étiquetage, leur présentation ou la publicité dont elles sont l'objet doit fournir certaines informations obligatoires :
- une mention indiquant l'importance d'une alimentation variée et équilibrée et d'un mode de vie sain ;
- la quantité de la denrée alimentaire et le mode de consommation assurant le bénéfice allégué ;
- une mention à l'attention des personnes qui doivent éviter cette substance;
- un avertissement sur les risques pour la santé en cas de consommation excessive.
Le présent règlement interdit toutes les allégations de santé faisant référence au rythme ou à l'importance de la perte de poids, de même que celles qui indiquent qu'il est préjudiciable pour la santé de ne pas consommer un certain type d'aliment, les références à un médecin ou un professionnel de la santé déterminé, aux associations autres que les associations médicales nationales et organismes philanthropiques actifs dans le domaine de la santé et les allégations donnant à penser que s'abstenir de consommer la denrée pourrait être préjudiciable à la santé.
Le règlement autorise, par contre, par dérogation à la directive 2000/13/CE concernant l'étiquetage (qui interdit toute référence à des propriétés concernant la guérison, le traitement et la prévention d'une maladie humaine), les allégations sur la réduction du risque d'une maladie, pour autant que la demande d'autorisation soit approuvée.
Pour autoriser une nouvelle allégation ou modifier la liste existante, le fabricant introduit sa demande auprès de l'État membre concerné qui la transmet à l' Autorité européenne de sécurité des aliments (AESA). Sur la base de l'avis de l'AESA, une décision relative à l'utilisation est prise par la Commission.
Lorsque le règlement a été adopté, 3 000 allégations nutritionnelles étaient utilisées en France et 44 000 au niveau de l'ensemble des pays membres.
L'AESA a donc entrepris un énorme travail d'analyse des allégations pour supprimer les allégations fantaisistes, voire trompeuses.
En effet, de nombreuses études scientifiques ont démontré l'effet « halo » lié aux allégations nutritionnelles et de santé qui favorise une surconsommation involontaire.
C'est d'ailleurs pour cette raison que certains pays, comme la France, soutiennent l'idée que les allégations nutritionnelles ou de santé ne devraient être autorisées que pour des denrées alimentaires répondant à un certain profil nutritionnel. Concrètement, peut-on accepter qu'un producteur de tablettes de chocolat inscrive sur l'emballage que son produit contient 40 % de sucre en moins lorsque le taux de lipides est 1,5 fois supérieur à celui d'un produit classique et que le nombre de calories pour 100 g est finalement plus élevé que dans le produit non allégé ? De même, faut-il autoriser un producteur de beurre de cacahuètes à inscrire sur l'emballage de son produit qu'il est riche en protéines, alors qu'il est surtout riche en lipides ?
Malheureusement, les cultures alimentaires des Etats membres et le poids très fort des lobbies du secteur de l'agroalimentaire n'ont pas permis jusqu'à présent de définir les profils nutritionnels qui seraient autorisés à apposer des allégations nutritionnelles ou de santé. L'AESA évalue donc les allégations de santé indépendamment des profils nutritionnels.
b) Proposer une stratégie aux Etats-membres
En 2005, la Commission a transmis au Conseil de l'Union européenne un livre vert visant à « promouvoir une alimentation saine et l'activité physique : une dimension européenne pour la prévention des surcharges pondérales, de l'obésité et des maladies chroniques ». Ce document recense toute une série de domaines dans lesquels les Etats membres et/ou l'Union européenne pourraient intervenir pour lutter contre le développement de l'obésité.
A la suite de ce livre vert, une plateforme d'action pour l'alimentation, l'activité physique et la santé a été créée. Elle réunit les industries agroalimentaires, l'industrie de la publicité, l'industrie du sport, les organisations de défense des consommateurs et des fonctionnaires des différents Etats. Elle vise à adopter des actions permettant d'interrompre et de renverser la tendance actuelle aux excès de poids et à l'obésité.
En 2007, la Commission a également publié un livre blanc portant sur « une stratégie européenne de santé liée à la nutrition, la surcharge pondérale et l'obésité ».
A la suite de ce livre blanc, un « groupe de haut niveau en nutrition et activité physique » a été créé, qui rassemble des hauts fonctionnaires nommés par les Etats, afin d'échanger sur les bonnes pratiques et mettre en oeuvre des initiatives concrètes autour de la reformulation des produits alimentaires.
En outre, la Commission européenne travaille en étroite collaboration avec l'OMS Europe pour la mise en place d'un ensemble cohérent d'indicateurs de progrès de la mise en oeuvre de la stratégie de l'Union Européenne. Le premier rapport sera disponible en décembre 2010.
c) Financer et structurer la recherche
Enfin, l'Union européenne joue un rôle considérable à la fois dans le financement de projets de recherche liés à l'obésité, mais également dans leur structuration, afin d'éviter les doublons et d'inciter à une harmonisation des stratégies de recherche.
Dans le 7 e programme cadre de recherche (2007/2013), 102,1 millions d'euros sont consacrés au diabète et à l'obésité. Les champs de recherche sont très variés : génétique, épidémiologie, physiopathologie, métabolisme et physiologie intégrative, essais cliniques, complications cardiovasculaires.
|
Exemple de projet financé par le 7 e PCRD : MetaHIT L'objectif de ce projet, coordonné par l'INRA, est d'étudier le génome de l'ensemble des bactéries constituant la flore intestinale humaine afin de caractériser ses fonctions et ses implications sur la santé. Ce génome contient 100 fois plus de gènes que le génome humain. MetaHIT ouvre de nombreuses perspectives d'applications dans le domaine de la nutrition et la santé humaine. Il mobilise 12 organismes de recherche et industriels européens ainsi qu'un institut chinois. Le financement accordé par l'Europe pour ce projet s'élève à 11,4 millions d'euros pour 4 ans, pour un coût total estimé à environ 20 millions d'euros. |
La Commission a également lancé en 2010 une initiative conjointe de programmation sur le thème «un régime sain pour une vie saine ».
Les initiatives conjointes de programmation sont nées du constat que les recherches nationales sont incapables, isolément, de traiter efficacement de problématiques particulièrement complexes et multifactorielles, comme l'obésité par exemple. En outre, alors que la somme de recherches nationales constitue une force potentielle considérable, l'efficacité de la recherche européenne prise dans son ensemble est néanmoins entravée en raison de sa fragmentation qui conduit à des doublons et laisse certains aspects non traités.
Les initiatives conjointes de programmation ont donc vocation à structurer les recherches nationale sur un sujet donné.
L'engagement des Etats membres dans une initiative conjointe de programmation est basé sur le volontariat. Ces derniers déterminent alors la manière dont ils souhaitent aborder la problématique ainsi qu'un agenda de recherche scientifique et les objectifs à atteindre.
C. UNE VOIE DIFFICILE
S'il existe un consensus sur l'importance de la prévention pour freiner et renverser l'évolution de la prévalence de l'obésité, les actions conduites jusqu'à présent incitent à beaucoup de modestie.
Comme rappelle le Directeur général du centre d'analyse économique, Vincent Chriqui : « Les messages de prévention en matière de santé rencontrent aujourd'hui des limites. Qu'il s'agisse d'obésité ou de tabagisme, les campagnes destinées au grand public ont souvent permis d'éveiller les consciences mais elles peinent à modifier les comportements à risque. »
1. Arriver à changer les comportements
Une part significative des décès prématurés liés aux maladies chroniques pourrait être évitée par des changements de comportements (on parle de mortalité évitable).
C'est la raison pour laquelle les politiques de communication visant à promouvoir des comportements favorables à la santé sont devenues un outil majeur des programmes de prévention et d'éducation pour la santé.
Néanmoins, leur impact est mitigé 25 ( * ) .
Globalement, les messages de prévention permettent de sensibiliser la population sur une question et de l'informer sur les avantages d'un certain type de comportement. Néanmoins, à lui seul, ce type de communication n'est pas efficace pour entraîner des changements de comportement.
Ainsi, une évaluation commandée par l'INPES du slogan « 5 fruits et légumes par jour » a montré qu'entre 2005 et 2009, le nombre d'individus connaissant ce slogan est passé de 35 % à 75 %.
Pour autant, cette meilleure connaissance n'a eu que peu d'influence sur l'évolution de la consommation de fruits et légumes : selon le baromètre nutrition santé de 2008 26 ( * ) , 11,8 % des Français âgés de 12 à 75 ans ont mangé des fruits et légumes au moins cinq fois la veille de l'interview contre 10 % des personnes interrogées en 1996 et en 2002.
Cet exemple illustre la difficulté à changer les comportements alimentaires à court terme.
Plusieurs facteurs expliquent ce phénomène.
D'abord , les comportements alimentaires se caractérisent par une très forte inertie dans la mesure où les habitudes jouent un rôle considérable dans leur détermination. Certes, elles sont très variables d'un individu à l'autre dans la mesure où elles reposent sur de nombreux facteurs tels que l'apprentissage des comportements alimentaires pendant l'enfance, les contraintes de temps, les contraintes budgétaires etc. Néanmoins, lorsque les habitudes sont établies, elles sont difficiles à modifier.
En outre, les campagnes de prévention reposent sur l'idée que si les individus ne font pas les bons choix, c'est parce qu'ils sont mal informés. Or, ce schéma de l'individu rationnel est réducteur, comme en témoigne le fait que des gens continuent à fumer tout en sachant que c'est mauvais pour leur santé.
On peut donc imaginer que les difficultés rencontrées par les politiques de santé publique pour modifier les comportements sont également liées à une mauvaise compréhension de leurs déterminants.
Par ailleurs, la difficulté à changer les comportements individuels provient du fait que ces derniers sont pour une grande partie contraints par des déterminants socio-économiques . Ainsi, les comportements alimentaires dépendent de la disponibilité alimentaire (telle que la proximité des lieux d'achats et de consommation), de l'offre alimentaire (qualité nutritionnelle des produits, taille des portions), mais également du budget pouvant être consacré à l'alimentation, du temps pouvant être consacré aux achats et à la préparation des repas etc. Par conséquent, une politique de prévention efficace doit également s'intéresser à ces déterminants.
|
Intérêts et limites de la communication Aux Etats-Unis, le National Cancer Institute a dressé la liste de ce que la communication en santé publique peut faire et ne pas faire. Ce que la communication peut faire : - Augmenter les connaissances du public et la conscience d'une question de santé ; - Influencer les perceptions, les croyances et les attitudes avec comme conséquence l'évolution des normes sociales ; - Réfuter les mythes ; - Démontrer ou illustrer des capacités/savoir-faire en matière de santé ; - Renforcer les connaissances ou les comportements ; - Montrer les bénéfices d'un changement de comportement ; - Défendre une position sur une question de santé ; - Augmenter la demande de service de santé. Ce que la communication ne peut pas faire seule : - Entraîner des changements de comportement au niveau de l'individu ; - Communiquer des messages très complexes ; - Compenser le manque d'accès aux soins. Source : Florence Condroyer : « Inégalité sociales de santé et campagnes de communication en prévention et en éducation pour la santé : enjeux et perspectives à travers l'exemple du PNNS, 2007 |
2. Toucher la bonne cible
La prévention peut améliorer à coût raisonnable la santé des populations, mais à condition de cibler les groupes vulnérables (appelés également groupes à risque).
Une politique de prévention efficace exige donc non seulement de savoir quels sont les groupes vulnérables, mais également de s'assurer que les messages qui leur sont adressés sont adaptés à leurs caractéristiques économiques, leurs représentations, leurs perceptions et leur environnement.
Or, les politiques de prévention primaire 27 ( * ) s'adressent généralement à la population générale.
Deux explications peuvent être avancées.
D'une part, c'est la solution de prévention la moins onéreuse pour les pouvoirs publics.
D'autre part, de nombreuses études insistent sur l'influence des normes sociales 28 ( * ) dans la détermination des comportements. La prévention primaire en direction de la population générale peut donc avoir comme objectif une modification progressive des normes sociales dans un sens favorable à un meilleur état de santé.
|
Les différents types de prévention La prévention primaire est l'ensemble des moyens mis en oeuvre pour empêcher l'apparition d'un trouble, d'une pathologie ou d'un symptôme. Elle repose sur l'information de la population, de groupes cibles ou d'individus (éducation sanitaire ou éducation pour la santé), mais peut également prendre la forme de réglementation de l'offre alimentaire ou de la publicité. La prévention secondaire vise la détection précoce des maladies, dans le but de les découvrir à un stade où elles peuvent être traitées. La prévention tertiaire tend à éviter les complications dans les maladies déjà présentes. Source : Organisation mondiale de la santé |
Néanmoins, une prévention uniquement centrée sur la population générale a peu de chances d'être efficace. Le terme même de population générale est trompeur car il donne l'impression que la population d'un Etat donné est relativement homogène alors qu'en réalité, elle se caractérise par d'importantes disparités socio-économiques et culturelles.
Plusieurs études ont montré que les messages de prévention destinés à la population générale atteignaient prioritairement les populations bénéficiant d'un niveau d'éducation et de revenus élevés.
3. Éviter les effets pervers
Les politiques de prévention qui portent essentiellement sur les modifications comportementales à travers des messages visant la population générale risquent d'instaurer trois effets pervers.
D'abord, elles ont tendance à aggraver les inégalités sociales dans la mesure où les messages de prévention touchent les catégories socioprofessionnelles dans lesquelles la prévalence de l'obésité est déjà la plus basse.
A cet égard, il convient de rappeler qu'en France, les écarts de prévalence de l'obésité en fonction du revenu et du niveau d'éducation ont fortement augmenté en 20 ans. En 2008 par exemple, 17 % des individus ayant au plus le brevet étaient obèses contre seulement 6 % des diplômés du supérieur. Cet écart a doublé depuis 1981.
Ensuite, les politiques de prévention axées uniquement sur les comportements risquent d' accroître la stigmatisation des obèses ... et des catégories sociales défavorisées .
Les campagnes de prévention mettent en évidence des comportements à risques. Elles peuvent s'avérer culpabilisantes dès lors que leurs messages peuvent être vécus comme un reproche : « si vous êtes obèses, c'est que vous n'avez pas fait ce qu'il fallait et donc c'est de votre faute ».
En outre, dans la mesure où les personnes obèses sont surreprésentées parmi les classes socioprofessionnelles les moins privilégiées, celles-ci peuvent se voir doublement stigmatisées : « non seulement elles sont pauvres, mais en plus elles sont obèses ! ».
Plusieurs interlocuteurs ont souligné combien les repères nutritionnels peuvent être culpabilisants pour les personnes incapables de s'y conformer pour des raisons financières.
Enfin, les politiques de prévention de l'obésité, dans le contexte actuel caractérisé par une exacerbation de l'idéal de minceur, peuvent contribuer au développement de troubles du comportement .
La coexistence dans le PNNS d'une part de mesures encourageant une alimentation équilibrée dans le but de maintenir ou d'améliorer l'état de santé de la population et, d'autre part, d'objectifs chiffrés sur la réduction de la prévalence de l'obésité, crée une certaine confusion et favorise une attitude anxiogène vis-à-vis de l'alimentation : ainsi, le slogan « manger moins gras, moins salé, moins sucré » tend à être interprété comme une interdiction du gras, du sel et du sucre tandis que le non respect des repères nutritionnels est associé à un risque de grossir.
Par conséquent, les politiques de prévention peuvent conduire à valider des pratiques d'amaigrissement sans justification sanitaire qui peuvent se révéler à terme impliquées dans le développement de troubles du comportement alimentaire, notamment chez les jeunes.
A cet égard, votre rapporteur souhaite citer un passage de l'avis du conseil national de l'alimentation de 2005 sur la prévention de l'obésité infantile :
« Rappelons que les principales raisons pour lesquelles des individus veulent perdre du poids sont, très loin devant les raisons de santé, avant tout d'ordre psychosocial : esthétiques, pour plaire et pour se plaire, de sex appeal, ou plus généralement de " se sentir mieux ".
Rappelons également que, en chiffres absolus, les enquêtes montrent qu'il y a au moins autant de sujets sans problème de poids (du point de vue médical) qui se préoccupent de leur corpulence et désirent maigrir que de sujets obèses.
Rappelons également que pour un grand nombre d'adolescentes en Occident " être au régime ", et cela quel que soit leur poids réel, fait partie du statut normal de la femme. Pour certaines, " suivre un régime restrictif " est souvent vécu, et ceci de plus en plus tôt, comme un signe positif de maturité. La restriction alimentaire fait désormais partie de la panoplie des pré-adolescentes, voire de celle des parents pour leurs très jeunes enfants. »
4. Évaluer les interventions
Jusqu'à présent, l'efficacité des politiques de prévention reste peu et mal évaluée.
Les raisons sont doubles.
D'une part, les coûts liés à l'évaluation sont élevés, entre 3 à 5 fois plus chers que le coût de l'intervention selon Henri Bergeron. Ils sont donc rarement intégrés dans le budget initial.
D'autre part, l'évaluation reste un secteur de recherche peu promu en France. Il existe donc peu d'outils méthodologiques performants.
Cette situation est d'autant plus regrettable que des sommes non négligeables sont engagées depuis des années dans des politiques de prévention aussi bien au niveau national qu'au niveau local sans qu'un bilan global de leur efficacité ne puisse être tiré, ce qui ne permet pas d'abandonner les interventions les moins intéressantes et de concentrer les moyens sur les mesures ayant fait leurs preuves.
5. Gérer des intérêts contradictoires
a) La gestion du temps
Le temps « politique » est court et rythmé par les élections.
Au contraire, la prévention est une action dont les résultats se mesurent à long terme, comme en témoignent les politiques de prévention routière ou encore les interventions pour réduire la prévalence du tabagisme.
Les politiques de prévention sont donc soumises à deux contraintes contradictoires et parfois difficiles à gérer.
b) Les enjeux économiques
Compte tenu de l'impact limité des politiques de prévention exclusivement incitatives sur les comportements, d'autres formes d'intervention plus volontaires peuvent être privilégiées
Les secteurs traditionnellement visés sont l'industrie agroalimentaire et le secteur de la publicité.
La demande des consommateurs est influencée par les prix. Certaines initiatives visent donc à diminuer le prix des aliments dont on souhaite augmenter la consommation (les fruits et légumes par exemple) ou au contraire à taxer les aliments jugés peu favorables à la santé. Ainsi, la ville de New-York a récemment instauré une taxe sur les boissons sucrées.
Par ailleurs, compte tenu de l'influence majeure de la publicité sur les comportements des individus en général et des enfants en particulier, de nombreux cliniciens et scientifiques demandent régulièrement la limitation, voire l'interdiction, des publicités portant sur des aliments de grignotage et les boissons sucrées dans les programmes destinés aux enfants. Certains pays ont déjà adopté ce genre de législation comme le Québec ou le Royaume-Uni.
Néanmoins, de telles politiques ont des conséquences économiques évidentes sur les secteurs d'activité concernés. Ainsi, une réduction de la publicité constitue non seulement un manque à gagner pour les chaînes de télévision, mais a également un effet négatif sur les agences de publicité dont le marché potentiel est diminué d'autant.
De la même façon, l'introduction d'une taxation peut réduire le bénéfice des entreprises fabricant le produit concerné et avoir des conséquences en termes d'emploi.
Il apparaît ainsi que les objectifs poursuivis par les politiques de santé publique, à savoir l'amélioration de l'état général de santé de la population, peuvent se heurter à des intérêts économiques puissants traditionnellement défendus par d'autres ministères.
II. LES APPORTS DE LA SCIENCE AFIN D'AMÉLIORER L'EFFICACITÉ DES POLITIQUES DE PRÉVENTION
Le paragraphe précédent a montré que les politiques de prévention devaient éviter de nombreux écueils pour avoir un impact positif sur les comportements des individus.
Néanmoins, compte tenu de l'intérêt croissant des décideurs publics pour les politiques de prévention, de nombreuses recherches ont été engagées en sciences humaines et en économie afin de mieux comprendre les déterminants et la formation des comportements ainsi que leurs interactions avec un environnement donné.
De nouvelles disciplines sont ainsi nées à l'instar de l'économie comportementale qui observe et analyse les caractéristiques du comportement d'humains réels pour ensuite élaborer des modèles à partir de certains invariants.
Les résultats acquis jusqu'à présent constituent autant de voies d'amélioration des politiques de prévention.
A défaut de pouvoir toutes les énumérer, votre rapporteur propose d'illustrer ses propos à partir de trois exemples : l'importance de la prévention précoce, le rôle de l'activité physique et les clés du succès de la prévention primaire.
A. L'UTILITÉ D'UNE PRÉVENTION PRÉCOCE
1. L'influence des expositions foetales sur le développement ultérieur de l'obésité
Votre rapporteur a déjà expliqué qu'un petit poids de naissance (moins de 2,5 kg), mais également un gros poids de naissance (plus de 4 kg) étaient associés à un risque ultérieur d'obésité et/ou de diabète de type 2.
D'autres études montrent la vulnérabilité particulière du foetus à son environnement et insistent sur les conséquences à long terme de cette exposition, indépendamment du poids de naissance.
Ainsi, l'exposition du foetus à la nicotine non seulement freine la croissance intra-utérine, mais des expériences sur des rats soumis à la nicotine pendant la gestation et la lactation ont également révélé des altérations métaboliques postnatales associées à l'obésité, le diabète de type 2 et l'hypertension.
De même, une prise de poids importante pendant la grossesse (plus de 24 kg) augmente le poids de naissance de l'enfant indépendamment d'éventuels facteurs génétiques.
Une autre étude finlandaise a montré que la prévalence d'adiposité abdominale à l'âge de 16 ans était la plus élevée chez les individus qui avaient été exposés à un surpoids maternel antérieur à la grossesse et à un diabète gestationnel . Même chez les enfants dont la mère avait un résultat normal au test de tolérance au glucose, le surpoids maternel antérieur à la grossesse était associé à un risque supérieur d'adiposité abdominale. Chez les enfants dont la mère se caractérisait par un poids normal, les risques d'adiposité abdominale n'étaient pas augmentés lors de leur exposition au diabète gestationnel de la mère.
L'ensemble de ces études insistent sur le fait que le développement de l'obésité chez le jeune adulte est influencé par des expositions prénatales, indépendamment de son mode de vie.
Certes, les expositions foetales ne constituent pas les seuls déterminants du développement de la prévalence de l'obésité depuis trois décennies. Néanmoins, cette découverte scientifique a des implications importantes.
D'une part, elle constitue une piste pour expliquer le développement rapide de l'obésité depuis trois décennies qui serait lié (notamment) au fait que de plus en plus de femmes obèses donnent naissance à des enfants qui, ayant été exposés à l'obésité de leur mère pendant la gestation, ont un risque accru de devenir obèses.
D'autre part, elle incite à développer une prévention très précoce en direction de la mère (obèse ou non) afin de l'aider à ne pas prendre trop de poids pendant la grossesse ou à arrêter de fumer. Selon le professeur Ricour, la grossesse est une période particulièrement adaptée pour une prévention efficace compte tenu de la sensibilité particulière de la future mère au bien-être à venir et au bon développement de son enfant.
En outre, le développement de la prévention dès la grossesse permet de repérer très tôt les éventuelles situations à risque et d'instaurer une vigilance accrue pendant la première année.
2. L'acquisition des habitudes alimentaires et comportementales au cours de l'enfance
L'enfance est également une période propice à la prévention. En effet, c'est à ce moment de la vie que s'acquièrent les habitudes alimentaires et comportementales du futur adulte.
L'exemple de la pratique de l'activité physique illustre cet état de fait. Ainsi, les enfants de mères actives sont deux fois plus actifs que les enfants de mères inactives, trois fois plus si les pères sont actifs et jusqu'à six fois plus si les deux parents sont actifs.
|
Le dépistage précoce de l'obésité Les études scientifiques confirment également l'intérêt d'une prise en charge précoce de la surcharge pondérale dans la mesure où la « seule » stabilisation du poids permet, grâce à la cinétique (puisque les enfants grandissent), de diminuer le surpoids des enfants. La prise en charge des enfants doit se faire dans le cadre de la famille dont l'implication est une condition essentielle de réussite. Certaines études montrent que les chances de réussite sont plus élevées pour les stratégies qui impliquent directement les seuls parents. En effet, il ne faut pas sous-estimer les conséquences psychologiques pour l'enfant s'il est directement associé à la prise en charge. L'annonce d'une surcharge pondérale et la mise en place de la prise en charge doivent également faire l'objet d'une attention particulière afin d'éviter la stigmatisation de la famille et/ou de l'enfant et leurs réactions disproportionnées qui pourraient contribuer à l'apparition de troubles alimentaires et ne feraient qu'aggraver à moyen terme la surcharge pondérale constatée initialement. Enfin, il faut être extrêmement attentif et éviter que la lutte contre le risque d'obésité de l'enfant et de l'adolescent ne vienne pas renforcer le désir de maigrir de populations (enfant, adolescent et adulte) qui n'en auraient médicalement pas besoin. |
3. L'allaitement maternel comme facteur de protection contre le développement ultérieur de l'obésité
L'allaitement semblerait être un facteur protecteur contre le développement ultérieur de l'obésité.
Ainsi, le rapport au Président des Etats-Unis de Melody Barnes 29 ( * ) cite une étude ayant calculé que le risque d'être obèse est diminué de 22 % pour les enfants ayant été allaités et que les impacts de l'allaitement seraient les plus forts au moment de l'adolescence.
Une autre étude a montré que le risque de surpoids diminue de 4 % pour chaque mois d'allaitement.
Les recherches sur l'allaitement permettent progressivement de mieux comprendre les mécanismes qui expliquent son rôle protecteur.
D'abord, l'allaitement permet à l'enfant de mieux contrôler ses apports. Des études ont montré que le principal facteur déterminant la quantité de lait produite par la mère était la demande de l'enfant et la quantité de lait qu'il consommait. Il a aussi été constaté que les enfants s'adaptaient au taux de graisse du lait maternel en modifiant le volume de lait consommé : un taux plus bas en graisse était corrélé à l'absorption d'un volume plus important de lait. Cela pourrait avoir un impact sur la capacité à réguler ses apports plus tard dans la vie.
En outre, des études ont démontré que les enfants nourris au lait industriel avaient des apports énergétiques plus importants dès les premiers mois de vie, ce qui influence leur croissance pondérale.
L'étude DARLING a ainsi trouvé de nettes différences dans les paramètres de croissance chez des enfants pendant les 2 premières années, selon qu'ils étaient allaités pendant au moins 1 an ou qu'ils étaient nourris au lait industriel ; les enfants allaités étaient plus minces entre 5 et 24 mois.
Or, la prise de poids pendant les 4 premiers mois est fortement corrélée au risque de surpoids à l'âge de 7 ans.
Certains facteurs du lait maternel peuvent également jouer un rôle. Les enfants nourris au lait industriel ont des taux d'insuline plus élevés que les enfants allaités. Des taux plus élevés d'insuline augmentent la prise de poids. Le non-allaitement est corrélé à un risque plus élevé de diabète de type II. Les enfants nourris au lait industriel ont des apports protéiques supérieurs de 66 à 70 % à ceux des enfants allaités à 3 et 6 mois, et à 12 mois leurs apports protéiques peuvent être 5 à 6 fois supérieurs à leurs besoins, en fonction des autres aliments consommés. Certaines études ont constaté une relation entre les apports protéiques pendant les premières années et le surpoids.
L'allaitement pourrait par ailleurs avoir un impact sur le métabolisme de la leptine, une hormone qui régule l'appétit et les réserves lipidiques.
Néanmoins, il est souvent difficile de tirer un enseignement des recherches sur l'allaitement compte tenu des facteurs confondants. Ainsi, il est connu que l'allaitement est plus développé dans les classes socioprofessionnelles élevées.
En outre, il semblerait que la durée d'allaitement doit être relativement longue pour que ce dernier ait un rôle protecteur sur le développement de l'obésité.
La promotion de l'allaitement pour prévenir l'obésité doit donc viser l'augmentation de sa prévalence, mais aussi de sa durée (et en particulier la durée d'allaitement exclusif).
Enfin, l'impact de l'allaitement serait relativement réduit par rapport à d'autres facteurs, tels qu'un surpoids chez les parents, les habitudes alimentaires, ou le niveau d'activité physique.
B. LE RÔLE MAJEUR DE LA PRATIQUE DE L'ACTIVITÉ PHYSIQUE ET DE LA LUTTE CONTRE LA SÉDENTARITÉ
Toutes les études scientifiques 30 ( * ) confirment le rôle majeur de l'activité physique dans la prévention du gain de poids et de la reprise de poids ainsi que dans la prévention de l'apparition des comorbidités associées à l'obésité.
1. L'importance de l'activité physique dans la prévention du gain de poids et de la reprise de poids
a) La prévention du gain de poids
La promotion de l'activité physique chez l'enfant est particulièrement importante dans la mesure où l'activité physique de l'individu à l'enfance détermine en grande partie son activité physique à l'âge adulte.
En outre, un niveau élevé de capacité cardio-respiratoire pendant l'enfance ou l'adolescence est associé à un plus faible pourcentage de graisse corporelle et à un profil de risque cardiovasculaire plus faible.
En 20 ans, la capacité physique des enfants en France a diminué de 10 % malgré l'augmentation du nombre d'heures d'éducation physique à l'école et de l'offre sportive.
Il convient néanmoins de remarquer qu'il n'y a pas de consensus concernant le volume d'activité physique nécessaire à la prévention du gain de poids au niveau de la population. Ainsi, les recommandations préconisant 30 minutes par jour d'activité d'intensité modérée sont d'abord centrées sur la dose d'activité physique nécessaire à la prévention des pathologies chroniques en général, sans considération spécifique à la question de la prise en charge du surpoids et de l'obésité ou encore du contrôle du poids corporel.
Compte tenu de la nécessité d'équilibrer les apports et les dépenses énergétiques dans un environnement d'abondance alimentaire, ce volume d'activité pourrait être insuffisant chez un certain nombre de sujets pour permettre de maintenir leur poids sur le long terme.
b) La prévention de la reprise de poids
Dans le cadre de la prise en charge globale des patients obèses, l'activité physique participe au maintien du poids à la suite d'une perte de poids initiale, par des mécanismes à la fois physiologiques et psychologiques.
D'abord, la perte de poids obtenue en associant régime et programme d'activité physique est supérieure à celle résultant du régime seul.
Ensuite, l'activité physique associée à un régime permet de limiter la perte de masse maigre. L'expertise collective de l'INSERM mentionnée précédemment rappelle que cet effet sur la composition corporelle est important car une diminution de la masse maigre est associée non seulement à une réduction de la dépense énergétique pouvant favoriser la reprise de poids ultérieure, mais également à une altération potentielle des capacités fonctionnelles du patient.
Enfin, l'activité physique peut avoir des effets positifs sur le plan psychique en améliorant l'humeur, la sensation de bien-être et l'estime de soi.
2. L'importance de l'activité physique dans la prévention des comorbidités de l'obésité
L'activité physique contribue à prévenir l'apparition de comorbidités chez les personnes obèses.
L'expertise collective de l'INSERM précitée rapporte que des essais contrôlés randomisés montrent que des modifications du mode de vie, incluant une augmentation de l'activité physique habituelle, pouvaient prévenir, ou retarder, le développement d'un diabète de type 2 chez des sujets à risque (intolérants au glucose) indépendamment du statut pondéral.
Il a également été démontré que la seule pratique d'une activité physique d'intensité modérée était associée à une réduction importante du risque de diabète de type 2.
De nombreuses initiatives essaient d'encourager les patients obèses à pratiquer une activité physique.
Ainsi, plusieurs services hospitaliers ont créé des ateliers « passerelles » pour les personnes qui quittent l'hôpital après une hospitalisation et qui visent à les initier à une activité physique à travers des coopérations entre l'hôpital et des associations sportives.
Néanmoins, la pérennité de ces dispositifs est rendue difficile par le manque de financements pour former les éducateurs sportifs aux besoins spécifiques des personnes obèses et le manque de créneaux horaires adaptés 31 ( * ) .
|
Exemple de prévention des comorbidités
par l'activité physique :
Le réseau efFORMip (la santé par l'effort et la forme en Midi-Pyrénées) a été créé afin de faciliter l'accès des personnes obèses à une offre sportive variée et adaptée à leurs besoins. La constitution de ce réseau est née du constat que les structures associatives sportives accueilleraient volontiers ce public mais qu'elles ne disposaient pas d'éducateurs formés aux spécificités de cette population. Le réseau efFORMip a pour objectif de lutter contre la sédentarité des personnes atteintes d'une pathologie chronique par le biais des activités physiques et sportives encadrées (APS). Le but recherché est d'atteindre l'autonomie dans la pratique des APS à raison de 2 à 3 séances d'APS par semaine dans le cadre du réseau. Les bénéficiaires de l'action sont les personnes de Midi-Pyrénées atteintes de pathologies chroniques. Dans une première étape, les instigateurs d'efFORMip ont recruté et formé des médecins et des éducateurs sportifs souhaitant participer à l'action. Depuis, des patients envoyés par un médecin participant au réseau efORMip sont régulièrement intégrés dans le réseau et bénéficient d'une activité sportive enseignée par un éducateur formé. Le réseau prend en charge le coût de la cotisation annuelle dans une limite de 120 euros. Pendant la première année, il existe un suivi et un accompagnement de la pratique de l'activité physique par les professionnels à travers un carnet de liaison, l'objectif recherché étant que la personne obèse reprenne sa licence l'année suivante. Actuellement, 120 médecins et 254 éducateurs sportifs font partie du réseau efORMip et 415 personnes obèses ont été incluses. |
La prévention des comorbidités ne concerne pas uniquement les personnes obèses. Chez les personnes dont l'IMC est inférieur à 30 mais qui sont sédentaires et ont de l'adiposité viscérale, le risque de diabète de type 2 peut être réel.
En effet, l'excès de graisse viscérale associé à la sédentarité entraîne une résistance à l'insuline. En revanche, l'utilisation des muscles augmente l'utilisation du sucre et favorise la sensibilité à l'insuline.
Afin d'éviter l'apparition de diabète, il est donc important de prendre ces personnes en charge en leur faisant perdre de la graisse viscérale et en leur faisant pratiquer une activité physique.
L'existence d'unités d'éducation thérapeutique pour les informer sur les changements souhaitables dans leur mode de vie, les accompagner dans cette démarche et les motiver constitue souvent l'une des clés du succès.
La prise en charge est multidisciplinaire et englobe un psychologue, une diététicienne, un médecin et un éducateur sportif.
Selon l'expertise collective de l'INRA sur les déterminants du comportement alimentaire, l'éducation thérapeutique est à ce jour l'approche la plus efficace. Elle utilise la stratégie des "petits pas", fondée sur une somme de petites modifications effectuées sur les comportements et sur des paramètres environnementaux.
L'objectif premier est une aide personnalisée aux patients pour acquérir ou maintenir les compétences nécessaires permettant de gérer au mieux leur vie avec une maladie chronique. L'approche associe la qualité nutritionnelle de l'alimentation et l'activité physique. Elle implique le patient et son entourage, en particulier lorsque l'éducation thérapeutique concerne les enfants. Le patient est acteur, il doit trouver les solutions pour surmonter les obstacles. Les aspects de confiance en soi sont donc primordiaux, surtout pour les enfants et les adolescents.
3. L'activité physique comme traitement thérapeutique
Compte tenu de l'impact de l'activité physique sur l'état de santé et la prévention des maladies chroniques, celle-ci devrait être considérée comme une thérapie à part entière.
A cet égard, il convient de rappeler qu'en Suède, le médecin peut prescrire de l'activité physique.
En effet, l'incantation à plus d'activité physique a peu de chances d'être efficace si elle n'est pas associée à un accompagnement individuel. Les individus ont besoin d'être guidés dans leur démarche, conseillés et encouragés régulièrement par un professionnel.
En outre, la nature, l'intensité, la durée et la fréquence de l'activité physique doivent être adaptées aux aspirations et aux capacités physiques de chacun. Ainsi, pour les enfants et les adolescents, il faut privilégier les activités physiques apportant du plaisir.
Pour les personnes obèses, les activités physiques où le poids n'est pas porté, comme les activités aquatiques et la bicyclette sont préconisées.
Par ailleurs, si le but recherché est la mobilisation et l'utilisation des acides gras au cours de l'exercice, l'activité physique devra comporter des exercices de longue durée et de faible intensité. Néanmoins, ce type d'activité devra être modulé en fonction de l'apparition précoce de fatigue ou de douleur.
Pour une réussite maximale des différentes interventions, il est nécessaire de prendre en compte les déterminants individuels (âge, sexe), socio-culturels et environnementaux conditionnant la pratique physique.
Il convient de remarquer qu'à l'heure actuelle, l'état des recherches ne permet pas de déterminer précisément les caractéristiques de l'activité à prescrire en fonction de l'âge, du sexe et du degré d'obésité du sujet.
4. La lutte contre la sédentarité
La réduction du temps passé à des comportements sédentaires est souvent liée à la promotion de l'activité physique dans la mesure où le temps qui n'est plus consacré aux activités sédentaires peut être utilisé pour la pratique d'une activité physique. C'est particulièrement vrai chez les enfants.
Néanmoins, il s'agit de deux interventions distinctes bien que complémentaires.
Une étude récente a montré que la relation entre sédentarité et activité physique était asymétrique. Ainsi, l'augmentation de la sédentarité entraîne une importante diminution de l'activité physique. A l'opposé, une augmentation de l'activité physique n'engendre qu'une faible diminution des comportements sédentaires.
Par ailleurs, si de nombreux projets de recherche cherchent à mieux connaître l'impact physiologique de l'activité physique, les recherches sur la sédentarité sont encore à leurs balbutiements.
Les travaux de Marc Hamilton 32 ( * ) sur la physiologie de l'inactivité physique montrent les effets délétères sur la santé de la sédentarité, indépendamment du respect des recommandations en matière d'activité physique et prouvent que la sédentarité ne peut pas être assimilée biologiquement à une activité physique trop faible.
Ainsi, il a comparé l'impact de la position debout et de la position assise sur l'activité musculaire. Bien qu'aucune de ces positions ne puisse être assimilée à une activité physique, il a démontré que dans le premier cas, les muscles de la jambe étaient totalement inactifs (absence d'impulsion électrique) alors que dans le deuxième cas, une multitude d'impulsions électriques témoignait de l'activité métabolique du muscle.
C. LES CARACTÉRISTIQUES D'UNE PRÉVENTION PRIMAIRE EFFICACE
1. Une prévention primaire démédicalisée
a) Une prévention qui distingue la gestion du poids et l'amélioration de l'état général de santé de la population à travers l'alimentation
Outre sa vocation biologique, l'acte alimentaire a une forte charge culturelle, sociale et affective. Le PNNS s'est efforcé de respecter ces différentes dimensions de l'acte alimentaire.
Pourtant, de nombreux cliniciens (nutritionnistes, psychologues) constatent le développement d'une attitude anxiogène vis-à-vis de l'alimentation.
Par ailleurs, bien que le PNNS n'impose aucun interdit, la classification des aliments par la population reste très manichéenne avec d'un côté les bons aliments (qui ne font pas grossir) et de l'autre les mauvais.
Cette distinction est réductrice dans la mesure où l'intérêt d'un aliment n'est pas uniquement déterminé par son intensité énergétique. Ainsi, les noix, les fruits secs, l'huile d'olive ou encore l'avocat contiennent des nutriments importants pour l'organisme. A l'inverse, même s'il ne contient pas de calorie, un soda sans sucre ne présente aucun intérêt nutritionnel.
Il serait erroné de rendre le PNNS seul responsable de cette confusion entre l'amélioration de l'état général de la santé par l'alimentation et la gestion du poids. L'exacerbation de l'idéal de minceur par médias interposés, la multiplication des publications sur les régimes « minceur » dans la presse féminine, l'explosion des gammes de produits permettant de perdre du poids contribuent à réduire le rôle de l'alimentation à la gestion du poids.
Néanmoins, le mélange dans le PNNS de repères nutritionnels avec des objectifs de réduction de la prévalence de l'obésité entretient la confusion.
b) Une prévention basée sur des messages positifs et de nouvelles normes sociales
En outre, la prévention réalisée par les campagnes de prévention du PNNS dans sa forme actuelle est universelle : elle vise la population générale et fournit à tous les individus des informations pour améliorer leur état de santé par l'alimentation et l'activité physique.
Pourtant, à tort ou à raison, le PNNS est vécu par une partie de la population comme une série d'interdits (pas de gras, pas de sucre, pas de sel). Comme ils ne sont pas respectés, les messages qui les véhiculent sont considérés comme culpabilisants, ce qui peut favoriser le développement de troubles alimentaires (notamment parmi les femmes appartenant aux catégories sociales plus élevées, particulièrement sensibles aux messages de santé et à la pression sociale) ou, au contraire, entraîner le rejet en bloc desdits messages à travers une réaction de défense et de déni.
Les recherches en psychologie comportementale insistent sur les risques d'effets pervers de messages trop culpabilisants, dogmatiques, stigmatisants ou anxiogènes, tout en constatant qu'un message trop consensuel et sans implication personnelle doit être évité car il est incapable de susciter une motivation.
Le vocabulaire utilisé doit donc être choisi avec précaution. Plusieurs interlocuteurs ont proposé des messages positifs, insistant sur la socialisation de l'alimentation, le rythme des repas, le respect des sensations de satiété ou encore la taille des portions.
|
Comment rendre les politiques de prévention plus
efficaces ?
En mars 2010, le Centre d'analyse stratégique a publié un rapport intitulé « Nouvelles approches de la prévention en santé publique» auquel des experts français et internationaux en sciences comportementales ont contribué. Ce rapport propose de nouvelles directions dans la lutte contre l'obésité en envisageant, pour la première fois en France, le recours aux dernières avancées en neurosciences du consommateur afin d'enrichir les mesures en vigueur dans le cadre de la lutte contre l'obésité. Des travaux de neurosciences ont montré que certaines personnes obèses ne mangeraient pas uniquement par besoin énergétique. Un dysfonctionnement de récepteurs dopaminergiques dans une partie du cerveau appelée le striatum participant au ressenti du plaisir, les inciterait à manger plus afin d'éprouver la même « quantité » de plaisir qu'une personne non obèse. A l'hypothèse métabolique de l'obésité vient donc s'ajouter une composante hédonique, que l'on se doit d'intégrer aux stratégies de prévention. De son côté, l'industrie agro-alimentaire communique avant tout sur le plaisir de manger. Pour ce faire, depuis une dizaine d'années, elle utilise les sciences cognitives et du cerveau afin de mieux comprendre le comportement du consommateur et espérer ainsi améliorer ses stratégies de communication. Pour l'instant, ces disciplines ne sont pas sollicitées par la prévention en santé publique où les campagnes d'information sur l'obésité mettent essentiellement l'accent sur l'argument sanitaire plus que sur le caractère hédonique d'une alimentation et d'une vie saines. Afin de lutter plus efficacement contre le fléau de l'obésité, il nous apparaît donc fondamental d'engager, en plus des actions sur l'environnement, un effort de communication, afin que manger équilibré ou « light », ne soit plus associé à l'idée d'une perte de goût mais à une notion de plaisir gustatif. Si les propriétés sensorielles d'un aliment, comme le goût, l'odeur ou encore la texture, participent au plaisir de l'ingestion, des facteurs contextuels cognitifs peuvent également jouer un rôle important. Des résultats récents d'imagerie cérébrale illustrent au niveau neurophysiologique pourquoi le choix de mots positifs peut s'avérer particulièrement efficaces dans le cadre de la prévention contre l'obésité. En effet, lors de l'ingestion de nourriture, l'activité dans les aires cérébrales contribuant au plaisir de manger est plus élevée si une prise alimentaire identique est accompagnée d'une mention positive («saveur délicieuse», au lieu de « bouillon de légumes »). Une autre expérience montre comment la présentation avantageuse d'un aliment (belles assiettes, couleurs vives, ...) dans une publicité, modifie l'activité d'un réseau cérébral contribuant à la préparation de l'action motrice (donc du geste pour saisir l'aliment) et à la sensation de plaisir lors de sa consommation. Ces deux résultats sont souvent perçus comme une évidence. Mais cette évidence n'est pas toujours mise en pratique alors que l'apport de telles données est double pour la prévention en santé publique. Elles peuvent servir à imposer une présentation publicitaire «neutre » à la fois au niveau pictural et textuel pour les aliments les plus caloriques. Ces résultats suggèrent également que parler en termes appétissants des fruits et légumes serait plus susceptible d'améliorer la propension des consommateurs à en manger, plutôt que de leur dire que la ration recommandée est de cinq par jour. Enfin, dans ce rapport, des résultats inédits de l'Institut Mediamento -utilisant la technique de la poursuite oculaire (ou eye-tracking) qui permet d'enregistrer la trajectoire du regard- montrent que les bandeaux sanitaires apposés sous les images des spots télévisuels pour les aliments gras, sucrés et salés ne sont quasiment jamais lus par les téléspectateurs. Les bandeaux sanitaires seraient en grande partie inadaptés, car non variés et sobres, face aux effets d'habituation et de surstimulation sensorielle générés par les publicités éclatantes et dynamiques pour attirer l'attention et susciter l'envie. En outre, leur taille limitée à la portion congrue imposée aux industriels par la loi rend leur lecture difficile. Une relative inefficacité d'autant plus préjudiciable que l'apposition de ces messages évite aux industries agroalimentaires de s'acquitter d'une taxe reversée à l'INPES. L'efficacité des messages de prévention, à l'instar des messages publicitaires, ne doit donc pas se cantonner à de l'information visuelle difficilement lisible mais doit jouer sur le contraste et la surprise, tout en faisant aussi appel à l'animation et au son. Ainsi, non seulement les stimulations seront variées mais elles pourront également toucher un public le plus large possible, dont les enfants qui ne savent pas lire. Enfin, il conviendrait de conduire une évaluation des campagnes de prévention contre l'obésité qui ne se baserait pas uniquement sur des méthodes déclaratives (enquêtes, sondages, opinions...), mais sur ces techniques. À ces conditions, il paraît possible de développer des stratégies plus efficaces de prévention de l'obésité. Source : Vincent Chriqui, Directeur Général du Centre d'analyse stratégique |
La France a un rapport de plaisir avec l'alimentation, contrairement aux Etats-Unis où le rapport est plus fonctionnel et concerne plutôt la nutrition.
Or, plusieurs études sociologiques ont montré que le modèle français en matière de comportement alimentaire a longtemps été protecteur et que le développement de l'obésité serait en partie lié à son érosion au profit d'un modèle plus individualiste et moins structuré.
Il convient donc de réhabiliter les notions de plaisir et de convivialité associées historiquement à l'alimentation, d'insister sur la diversité de la cuisine française, de mettre en valeur les traditions gastronomiques régionales ou héritées des vagues successives de migration et de promouvoir les savoir-faire culinaires en les adaptant aux exigences et aux contraintes de la vie moderne.
En outre, il est indispensable de lutter contre une croyance fausse mais profondément ancrée chez de nombreux individus selon laquelle les aliments favorables à la santé seraient peu palatables. Dans la mesure où les critères gustatifs sont déterminants dans le comportement alimentaire, il est urgent de mettre en avant le caractère hédonique de ce type d'aliments plutôt que de se focaliser exclusivement sur leurs qualités nutritionnelles.
A cet égard, votre rapporteur souhaite citer l'expertise collective de l'INRA sur les fruits et légumes dans l'alimentation : « Cela pourrait d'ailleurs être l'une des causes de l'impact insuffisant des campagnes d'information nutritionnelle, qui cherchent essentiellement à valoriser la valeur instrumentale de la consommation (manger des fruits et légumes correspondant alors à un bénéfice extrinsèque, obtenir une meilleure santé ou se maintenir en bonne santé), alors que la valeur hédonique est de nature intrinsèque (éprouver une gratification, créer un sentiment ou une émotion qui dérivent directement de l'expérience de consommation). Comme nous l'avons vu dans la partie précédente, de nombreux travaux ont mis en valeur l'aspect primordial de la recherche de gratification sensorielle dans la consommation alimentaire. »
L'accent doit également être mis sur la facilité à respecter les recommandations nutritionnelles. L'exemple du slogan « cinq fruits et légumes par jour » permettra d'illustrer nos propos.
Cette préconisation fait l'objet d'un consensus international et se retrouve dans tous les programmes de prévention. Pourtant, des études telles que celle menée sur l'alimentation des adolescents ont montré que cette préconisation soulève de nombreuses interrogations auprès des jeunes et de leurs parents.
Par conséquent, les campagnes de prévention doivent s'accompagner de conseils pratiques afin de faciliter l'appropriation des messages. En ce qui concerne les 5 fruits et légumes par jour, on peut imaginer le message suivant : « Manger 5 fruits et légumes par jour, c'est facile et c'est bon ! Une crudité et un fruit au déjeuner, un légume avec le plat principal et une compote le soir, enfin un fruit pour le petit creux de l'après-midi: le tour est joué ! »
|
Exemples d'interrogations concernant la recommandation
« Y a tout dans fruits et légumes ... dans les légumes, y a pas la même chose, tu manges 5 pommes c'est pas comme si tu mangeais 5 poireaux, je ne sais pas des fruits sucrés ça existe, la banane c'est calorique, c'est sucré, si j'en prends 5 par jour ...ou alors un avocat, c'est hyper gras » (Louis, 16 ans). Beaucoup disent à ce propos : « je ne sais pas comment ils font, pour moi c'est impossible ». Parce que c'est cher ou parce que « il n'y a que 3 repas, donc tu prends un légume à chaque repas, donc ça en fait que trois » (Catherine, 50 ans, mère de 4 enfants) Source : Etude ANR AlimAdos : comportements alimentaires et différences culturelles à l'adolescence |
Ces messages positifs ont vocation à modifier progressivement les normes sociales au profit de comportements alimentaires et d'aliments favorables à la santé.
|
Qu'est-ce qu'une norme sociale ? Les normes sociales sont des règles non écrites qui influencent le comportement des individus vivant dans une communauté donnée. Elles émanent d'un groupe social ou de la société et fonctionnent par l'intériorisation de certaines valeurs. Les normes sociales ne relèvent pas de la nature ou d'une morale universelle, mais de la culture et d'un construit social. Elles sont donc variables selon les cultures, mais également dans le temps. |
La cohorte de Framingham (5 124 personnes étudiées ainsi que les personnes les entourant) illustre la théorie des réseaux sociaux selon laquelle les individus ressemblent aux personnes avec lesquelles ils ont des liens sociaux.
L'analyse de l'évolution dans le temps des phénotypes des sujets recrutés dans cette cohorte a démontré que lorsque leurs frères et soeurs, mais surtout leurs amis grossissaient, ces derniers avaient tendance à prendre également du poids.
Ce résultat signifie que les comportements sont transmissibles en raison de la perception d'une même norme sociale. Dans le cas étudié, la surcharge pondérale est devenue plus acceptable .
c) Une prévention qui évite la cacophonie nutritionnelle
« Trop d'informations tuent l'information ». Ce principe illustre parfaitement la situation à laquelle est confronté le consommateur au quotidien.
Cette cacophonie nutritionnelle est d'abord liée à l'absence d'harmonisation dans la présentation des informations nutritionnelles qui, selon les aliments ou selon les marques, figurent en pourcentage des repères nutritionnels journaliers, en apport pour 100 ml ou 100 g, en apport pour le poids réel du produit ou encore en apport selon la quantité supposée absorbée lors de la consommation du produit.
Par ailleurs, les informations nutritionnelles figurant sur l'emballage sont nombreuses. D'après le règlement européen, sur l'étiquetage cité précédemment, devront figurer obligatoirement sur le devant de l'emballage la valeur énergétique du produit, la quantité de lipides, d'acides gras saturés, de glucides (avec une référence spécifique aux sucres) et de sel.
En outre, le règlement précité prévoit que les industriels pourront ajouter les quantités d'un ou de plusieurs des éléments suivants :
a) acides gras trans,
b) acides gras mono-insaturés,
c) acides gras polyinsaturés,
d) polyols,
e) amidon,
f) fibres alimentaires,
g) protéines,
h) tous les sels minéraux ou vitamines !
A ces informations « obligatoires » s'ajoutent toutes les allégations nutritionnelles et de santé qui ont tendance à proliférer. Selon les informations obtenues par votre rapporteur, il existe 3 000 allégations nutritionnelles en France et 44 000 en Europe.
Enfin, le consommateur est submergé d'informations nutritionnelles souvent peu cohérentes en provenance des médias, d'Internet, du PNNS, de son cercle familial, de ses amis, de son médecin, qui s'ajoutent, se contredisent et conduisent à une grande confusion.
d) Une prévention qui se concentre sur l'éducation alimentaire
Il est donc urgent de donner aux individus les compétences pour comprendre et juger les informations qu'ils reçoivent. Sinon, les mesures de prévention visant à orienter les choix des individus à travers une meilleure information resteront inutiles.
L'éducation alimentaire doit cibler en priorité les enfants puisque c'est à cette période de la vie que se mettent en place les goûts et les apprentissages alimentaires. En outre, de nombreuses études ont montré l'influence non négligeable des enfants sur les comportements alimentaires de la famille.
Néanmoins, les autres membres de la famille doivent également être sensibilisés, notamment la mère qui reste encore la principale responsable de l'achat des denrées et de la préparation des repas.
En outre, toute politique d'éducation nutritionnelle doit absolument prendre en compte les dimensions socio-culturelles de l'alimentation. L'acte alimentaire ne se réduit pas à la consommation d'un nombre donné de glucides, de lipides et de protéines, mais est basé sur le plaisir, la socialité et la santé.
|
Le débat sur les bons et les mauvais aliments La plupart des scientifiques récusent la dichotomie entre « bons » et « mauvais » aliments. D'abord, aucun aliment ne peut, à lui seul, couvrir les besoins nutritionnels de l'espèce humaine. En outre, l'impact de la consommation d'un aliment donné sur la qualité nutritionnelle de l'alimentation dépend de la quantité absorbée et de la fréquence de consommation de ce dernier. Enfin, plusieurs cliniciens mettent en garde contre cette classification qui pourrait conduire à diaboliser certains aliments et ainsi généraliser l'anxiété et la culpabilité alimentaire. Pourtant, s'il n'existe pas de mauvais aliment, force est de constater que certains sont meilleurs que d'autres. Ainsi, lors de son audition, Paule Latino-Martel a insisté sur le fait qu'aucun aliment spécifique n'était la cause unique de l'obésité, même si une responsabilité particulière pouvait être attribuée aux aliments : - qui ont une forte densité énergétique, - qui sont servis sous forme de grandes portions, - qui sont consommés fréquemment. Cette ambiguïté sur le rôle de certains aliments dans le développement de l'obésité rend les messages de prévention particulièrement difficiles à élaborer. L'un des buts de l'éducation alimentaire doit être de dépasser cette apparente contradiction afin de limiter les risques de diabolisation de l'alimentation tout en encourageant les choix les plus favorables pour la santé. |
Il convient néanmoins dès maintenant de rappeler les limites de l'éducation alimentaire. En effet, même s'il existe peu d'études en France sur l'impact de l'information nutritionnelle sur le choix du consommateur, il semblerait que cette dernière soit un déterminant mineur compte tenu de l'influence massive d'un ensemble de facteurs économiques, industriels, politiques et individuels.
2. Une prévention ciblée sur les populations à risques
a) La relative inefficacité des messages trop généraux sur les populations à risque
Robert Gordon préfère à la classification traditionnelle de la prévention en fonction du niveau de prévention (primaire, secondaire et tertiaire), une définition en fonction de la population concernée.
Il évoque ainsi la prévention universelle, qui vise la population générale et fournit à tous les individus les informations ou les compétences pour réduire l'importance du problème posé ; la prévention sélective, qui vise les groupes à risque (les facteurs de risque sont biologiques, sociaux, environnementaux) ; la prévention identifiée qui vise les personnes ayant déjà manifesté un ou plusieurs comportements associés au problème concerné (l'intervention se situe alors au niveau de l'individu et de ses propres facteurs de risque).
Comme il a été rappelé précédemment, l'inconvénient de la prévention universelle réside dans le fait qu'elle tend à considérer les comportements de la population comme homogènes alors qu'en réalité, ils sont très variables d'un individu à l'autre, mais également d'un groupe à l'autre en fonction du niveau de revenu et du niveau d'éducation.
(1) Des publics différents
La prévalence de l'obésité est inversement associée au statut socio-économique, que celui-ci soit mesuré par le niveau de revenus ou de diplôme, ou par la catégorie socioprofessionnelle des individus.
De plus, pour un niveau donné de corpulence, le risque pour la santé est plus élevé dans les populations de faible statut socio-économique.
Les messages de prévention devraient donc toucher ces catégories en priorité. Or, plusieurs études montrent leur relative indifférence, voire leur résistance aux messages de prévention.
L'une des explications avancées est que les campagnes de prévention ne tiennent pas compte des caractéristiques socio-économiques, des représentations et des perceptions de ces catégories de population.
Faustine Régnier a réalisé une étude remarquable sur les formes de réception des normes d'alimentation et de corpulence. Cette enquête fait apparaître le maintien d'une forte hiérarchie sociale, opposant les catégories aisées aux catégories modestes.
Certes, la contrainte financière est le principal facteur structurant les choix alimentaires des catégories les plus défavorisées.
Néanmoins, loin d'une réduction aux facteurs économiques, la réception et la diversité de la mise en pratique des normes nutritionnelles sont intimement liées aux représentations de l'alimentation, à celles du corps et à la symbolique de la maladie, au lien établi ou non entre santé et alimentation, autant d'éléments qui relèvent des représentations collectives et des identités propres à chaque classe.
Ainsi, interrogées sur leurs goûts au quotidien, les catégories supérieures établissent immédiatement une relation entre ce qu'elles déclarent aimer manger, la santé et la ligne, souci de santé et souci de minceur étant souvent mêlés.
De même, « bien nourrir son enfant » relève d'une démarche éducative visant l'inculcation d'habitudes alimentaires saines. Les mères sont donc plus attentives à la corpulence de leurs enfants, afin de prévenir très tôt tout risque de surpoids.
Dans ce groupe, la santé, intimement liée à l'alimentation quotidienne, est conçue sur le long terme. La mise en oeuvre des recommandations implique une projection dans l'avenir et une forme de pari sur des règles que l'on met en application, mais dont les conséquences ne se feront sentir que vingt ou trente ans plus tard.
En ce qui concerne la minceur, cette catégorie a une vision contraignante de la corpulence à atteindre. Elle se pèse et pratique une activité sportive plus régulièrement.
Au contraire, les catégories modestes et populaires déclarent bonnes les choses en raison de leur goût, et non parce qu'elles sont bonnes pour la santé ou même favorables à la minceur.
La priorité en matière d'alimentation est celle de l'abondance et du choix possible à table. On comprend mieux la valorisation en milieu populaire des produits de l'industrie agroalimentaire ou des formes de restauration rapide : ces produits sont la preuve d'une participation à la société de consommation, dont les membres des catégories modestes sont exclus par bien d'autres aspects.
Par conséquent, « bien nourrir son enfant » signifie pouvoir nourrir ses enfants soi-même et leur offrir ce qui leur plaît. Le goût des aliments à prétention diététique comme les légumes, perçus austères par les mères, leur viendra peut-être plus tard avec le temps, mais ne constitue pas un enjeu.
Ce souci de l'abondance et de la satisfaction des préférences enfantines relève également de l'importance, chez les femmes sans emploi, de la fonction nourricière de la mère, centrale dans leur identité de femme au foyer, ainsi valorisée.
La tolérance aux rondeurs enfantines est donc grande : il vaut mieux que les enfants aient quelques rondeurs, signe de bonne santé, plutôt qu'ils ne soient trop maigres et donc fragiles.
Dans ce groupe, la santé est une notion abstraite qui ne constitue pas une valeur fondamentale. Le modèle est celui de la maladie, qui surgit brutalement. L'alimentation peut soigner, certes, mais sur le mode du remède, ou du régime, considérés dans leur définition étroite. Dès lors, les recommandations nutritionnelles ne valent que pour celui qui est malade.
Les catégories modestes ont également un autre rapport à la minceur que les catégories sociales aisées. Certes, les femmes en surpoids ou obèses perçoivent clairement leur distance par rapport à la norme de minceur véhiculée par les médias. Néanmoins, nombre de ces femmes se trouvent également dans une situation de normalité de fait dans leur groupe (compte tenu d'une prévalence de l'obésité très supérieure), qui ne les met pas fondamentalement en cause.
(2) Une diffusion verticale des normes remise en cause
Les politiques visant à modifier les normes sociales s'appuient sur le constat que les normes sociales sont déterminées par les catégories sociales les plus élevées puis diffusées dans les autres groupes sociaux qui se les approprient.
A cet égard, l'étude précitée montre que l'attention aux normes alimentaires et corporelles augmente avec l'intensité des liens sociaux : plus les individus sont intégrés socialement, plus ils portent d'attention à leur poids et, plus largement, à l'influence de l'alimentation sur la santé.
C'est la raison pour laquelle les catégories intermédiaires intégrées ou modestes mais en trajectoire d'ascension sociale, qui se caractérisent par un souci d'intégration sociale, font preuve d'une adhésion particulièrement forte aux normes sociales d'alimentation et de corpulence.
Pourtant, ce modèle vertical de diffusion des normes alimentaires semble s'effriter.
Les membres des catégories aisées restent les récipiendaires des normes qu'ils édictent : la coïncidence est forte entre le contenu des normes, leurs pratiques quotidiennes et leurs représentations en matière de santé et de corpulence.
En milieu modeste, à l'inverse, il y a une forte distance entre les normes, les pratiques quotidiennes d'alimentation et d'entretien du corps, et les représentations collectives qui leur sont associées, ce qui explique des résistances (voire des rejets) plus fréquentes aux recommandations, perçues comme une imposition extérieure.
Certaines femmes ressentent les messages de prévention comme une remise en cause de leur capacité à être de bonnes mères et une intrusion dans leur vie privée, comme un jugement sur l'hygiène de la vie familiale et une tentative d'imposer un contrôle sur leur corps ou celui de leurs enfants.
Dans ce cadre, les tentatives de normalisation des pratiques alimentaires et de corpulence des catégories modestes échouent : la diffusion des normes se heurte aux appartenances sociales. Loin d'une homogénéisation des normes, on assisterait à une polarisation des goûts, les clivages sociaux se caractérisant par des choix différents et rendant le processus de diffusion verticale de moins en moins opérant.
Dans le domaine alimentaire, l'univers de référence n'est plus celui des catégories aisées, mais plutôt le monde anglo-saxon.
(3) Les différences entre les genres
Jusqu'à présent, les messages de prévention concernent les hommes et les femmes sans distinction. Pourtant, de nombreuses études montrent que le sexe est un déterminant majeur des comportements et des préférences alimentaires.
Ainsi, les femmes sont plus nombreuses que les hommes à croire au lien entre alimentation et santé. Par conséquent, la motivation des choix alimentaires chez ces dernières est plus souvent le désir de manger sainement, alors que chez les hommes, le goût des aliments est un facteur plus important.
Ces préférences sont à rapprocher de la pression sociale en faveur de la minceur qui est beaucoup plus forte chez les femmes que chez les hommes.
Par ailleurs, il est reconnu que l'arrivée d'un enfant rend la mère particulièrement attentive aux prescriptions nutritionnelles et constitue dans de très nombreux cas le facteur déclenchant l'attention aux normes.
Par conséquent, une prévention différenciée selon les genres peut avoir plus d'efficacité.
b) Des interventions adaptées aux motivations des individus
Dans son rapport sur les nouvelles approches de la prévention en santé publique, le Centre d'analyse stratégique rappelle les limites de la théorie de l'homme rationnel qui sait choisir et ne prend que des décisions optimales pour mener à bien sa démarche purement utilitariste.
En réalité, le comportement humain est guidé par des préférences fondamentales (impulsivité, sensibilité à la récompense immédiate, capacité des individus à se projeter dans l'avenir, goût du risque) qu'il est indispensable d'étudier et d'intégrer dans les modèles économiques pour saisir les mécanismes de la décision dans un contexte donné.
En outre, les individus peuvent avoirs plusieurs systèmes de préférence pour des biens alimentaires et peuvent évoluer d'un système de préférence à l'autre en fonction de « chocs exogènes » (veuvage, chômage, marketing).
Par ailleurs, toute politique de prévention cherchant à modifier les comportements doit au préalable répertorier et analyser les obstacles à une vie saine afin d'orienter son action et ses messages en conséquence.
c) Des interventions interactives
Plusieurs études insistent sur la nécessité de mettre en place des interventions de prévention interactives.
Le terme d'interaction peut être entendu sous plusieurs formes.
D'abord, il peut signifier que l'information est conçue avec les personnes qu'elle est censée toucher. En effet, les systèmes de croyances, les valeurs religieuses et culturelles, les expériences de vie sont autant de filtres à travers lesquels les informations sont reçues. Pour que les messages soient efficaces, il faut donc non seulement qu'ils tiennent compte des perceptions des catégories sociales visées, mais également que ces dernières se l'approprient.
Les interventions interactives peuvent également se caractériser par le fait qu'elles ne se contentent pas de diffuser un message, mais qu'elles entretiennent un véritable dialogue avec les personnes visées.
La campagne « Change4Life » au Royaume-Uni visant à modifier le comportement des individus au quotidien a choisi cette stratégie.
Des études scientifiques ont montré que pour motiver les individus à changer leurs comportements, il était plus efficace de les interroger au préalable sur leurs habitudes plutôt que de leur dire ce qu'ils devaient faire. Forts de ce principe, les instigateurs de la campagne « Change4Life » ont développé un questionnaire sur les habitudes alimentaires et physiques des enfants qu'ils ont fait remplir par les parents.
En fonction des réponses, une information personnalisée est renvoyée sur les habitudes à conserver et celles à modifier pour une vie plus saine. En outre, des conseils pratiques sont donnés aux parents pour introduire ces changements avec succès. Les parents engagés dans cette stratégie ont la possibilité de suivre les progrès réalisés et sont encouragés régulièrement.
D. LA MISE EN PLACE DE POLITIQUES DE PRÉVENTION PLUS ENVIRONNEMENTALES
1. Les limites de la responsabilité individuelle
La réalité montre que les stratégies de prévention reposant uniquement sur l'idée qu'une information correcte peut changer les comportements rencontrent peu de succès car elles sous-estiment les facteurs environnementaux et ignorent le contexte social qui détermine les comportements.
En effet, les comportements résultent moins d'un libre choix que de l'impact des facteurs culturels et structurels en grande partie indépendants de la volonté individuelle.
Nicole Darmon rappelle dans son récent ouvrage 33 ( * ) que certaines modifications récentes des modes de vie et des comportements alimentaires ont eu un impact plus défavorable dans les populations défavorisées que dans le reste de la population.
Ainsi, les personnes de faible statut socio-économique ont été les plus concernées par la diminution de l'activité physique liée au travail, sans profiter du développement de l'exercice physique de loisir.
Adultes et enfants de faible statut socio-économique ont été également plus gravement affectés par l'allongement du temps passé devant la télévision et sont de ce fait plus exposés à la publicité pour des aliments de faible qualité nutritionnelle et au grignotage.
De même, du fait des contraintes budgétaires auxquelles elles sont soumises, ces familles n'ont pas compensé l'abandon de l'allaitement maternel par une utilisation adéquate de préparations lactées pour nourrissons.
A cause de ces mêmes contraintes, elles sont plus sensibles à l'avantage économique que représentent les portions de grande taille.
L'augmentation exponentielle du nombre de produits disponibles dans les catégories des sucreries et des snacks fragilise particulièrement les personnes pauvres puisque cette variété leur est financièrement accessible, contrairement à celle des fruits et légumes.
Plusieurs études sociologiques insistent sur la « revanche sociale » financièrement accessible que représente l'achat de produits industriels alimentaires bon marché et en grande quantité dans une société où la reconnaissance sociale passe par l'achat de biens de consommation.
Des facteurs psychosociaux entrent également en jeu : un fort capital social (repères culturels, tissu social et soutien social) limite le risque de mal s'alimenter alors que la vulnérabilité sociale (acculturation, isolement et dévalorisation de soi) l'augmente. Notamment, la pauvreté s'accompagne souvent de solitude, d'ennui et de dépression, ce qui conduit à augmenter le temps passé devant la télévision et la consommation d'aliments très palatables, riches en gras et en sucres.
Outre les barrières économiques , il faut également mentionner les barrières géographiques à des habitudes alimentaires et physiques saines telles que la difficulté d'accès aux commerces proposant une offre alimentaire saine de qualité à un prix correct, le manque d'infrastructures sportives ou la présence d'un environnement peu favorable au mouvement (insécurité, absence d'aménagement pour les piétons et les cyclistes).
En conséquence, développer des interventions qui essaient de modifier les comportements de santé sans tenir compte du contexte social et environnemental ne peut apporter que des résultats décevants.
Certains considèrent même que cela peut légitimer une certaine forme de stigmatisation.
Ainsi, Jean-Pierre Poulain estime que « dans le domaine de l'alimentation, s'appuyer sur un modèle individualiste est une erreur stratégique qui risque de conduire à la construction de messages contreproductifs.
Par ailleurs, les risques de produire des messages à caractère moralisateur sous couvert de discours scientifiques sont considérables.
D'où l'intérêt de privilégier une conception plutôt « écologique » de la santé qui vise à modifier l'environnement plutôt que de demander aux individus de modifier leurs comportements. »
2. Les politiques environnementales envisageables
Face à l'influence prépondérante des environnements matériels, sociaux et culturels dans lesquels évoluent les individus, une politique de prévention efficace doit s'accompagner d'interventions environnementales visant à promouvoir un environnement qui facilite l'adoption de comportements reconnus favorables à la santé.
a) Les cibles
Les travaux de recherche portent essentiellement sur quatre politiques environnementales : l'amélioration de la qualité de l'offre alimentaire ; l'accès à une nourriture saine et abordable financièrement ; la modification de l'environnement afin de faciliter l'activité physique ; la limitation de l'exposition des enfants au marketing.
(1) Améliorer la qualité de l'offre alimentaire
Comme il a été rappelé précédemment, l'industrialisation de l'alimentation s'accompagne d'une perte croissante du contrôle de l'individu sur le contenu de son alimentation et de sa dépendance vis-à-vis de l'industrie agroalimentaire.
Par conséquent, la promotion d'une alimentation saine exige une amélioration de la qualité de l'offre alimentaire. Elle passe par un engagement de tous les acteurs économiques des filières de l'agroalimentaire (industries agroalimentaires, distribution, production primaire, restauration collective, fédérations professionnelles) à améliorer la qualité nutritionnelle des produits à travers leur reformulation (pour limiter la part de gras ou de sucre), mais également à travers le développement de nouveaux conditionnements favorisant la consommation de produits « sains ».
Ainsi, la forte croissance du marché européen des végétaux frais prêts à l'emploi (+ 10 par an tandis que les ventes de frais « en l'état » chutent) montre que l'innovation technologique peut servir l'intérêt des consommateurs et de l'industrie.
Le développement de la consommation hors domicile (22 % des dépenses alimentaires en France en 2000/2001) rend cruciale l'implication des acteurs économiques de ce secteur.
A cet égard, il convient de remarquer que l'expertise collective de l'INRA sur les fruits et légumes dans l'alimentation de 2007 montrait que le recours croissant à la consommation hors du foyer a des conséquences défavorables sur la consommation de fruits et légumes 34 ( * ) . En effet, la part de ces derniers dans le total des aliments consommés à l'extérieur est très réduite.
Cette étude pointait également l'impact négatif sur la consommation de fruits et légumes de l'introduction de la restauration à la carte dans les écoles, en raison de la concurrence entre aliments (par exemple au niveau des desserts entre fruits et pâtisseries).
(2) Encourager l'accès à une nourriture saine et abordable financièrement
Le rôle des innovations technologiques dans l'agroalimentaire afin de promouvoir de nouveaux comportements alimentaires se heurte néanmoins à une limite majeure : les prix de ces nouveaux produits sont beaucoup plus élevés que ceux des produits traditionnels.
Ainsi, les prix des végétaux frais prêts à l'emploi sont en moyenne trois fois supérieurs à ceux des légumes vendus à l'étal.
De même, les produits à bénéfices nutritionnels (revendiqués auprès des consommateurs au moyen d'allégations nutritionnelles ou de santé) sont associés à un différentiel de prix.
Or, la prévalence de l'obésité est fortement corrélée au « gradient socio-économique ». Il est donc indispensable d'assurer l'accès à une nourriture saine et abordable financièrement.
L'expertise collective sur les fruits et légumes précitée montre qu'en France le prix des fruits et légumes a augmenté davantage que la moyenne des prix alimentaires tout au long des 40 dernières années. Cette augmentation concerne surtout les produits frais qui représentent encore l'essentiel de la consommation.
Le prix des fruits et légumes peut donc être vu comme un obstacle à l'accroissement de leur consommation.
Par ailleurs, les barrières peuvent être géographiques. Ainsi, de nombreuses études américaines ont montré l'existence outre-Atlantique de « food deserts », c'est-à-dire des zones dans lesquelles l'accès à une nourriture variée est très limité. Faute de moyens de transport adaptés, les populations doivent se contenter de chaînes de restauration rapide ou de « convenience stores », petits magasins d'appoint vendant essentiellement des boissons et des snacks.
A priori , la France serait peu concernée. Néanmoins, aucune étude n'a porté sur cette question : il est donc difficile de porter un jugement sur l'ampleur de ce phénomène. Certains chercheurs soulignent par exemple que la disparition des commerces de proximité rend difficile l'approvisionnement des populations sans moyen de locomotion.
(3) Modifier l'environnement afin d'encourager l'activité physique
L'environnement bâti a une influence considérable sur notre activité physique. Certes, il n'est pas une condition suffisante pour garantir le changement des comportements en faveur d'une augmentation de l'exercice physique, mais il n'en demeure pas moins une condition nécessaire.
Cet environnement est multiple. Il s'agit des établissements scolaires, des parcs et terrains de jeux, des cours d'immeubles. Mais il touche également l'aménagement urbain, la part respective donnée aux voitures et aux modes de déplacement à force humaine, la possibilité de se rendre à pied ou à vélo sur son lieu de travail, à l'école ou encore chez le médecin.
Comme fait remarquer Jean-François Toussaint dans un rapport très complet sur la prévention par l'activité physique 35 ( * ) , notre cadre de vie est le produit d'une multitude d'actions qui relèvent de politiques publiques ayant une incidence spatiale : aménagement du territoire, urbanisme, environnement, transports etc. Pourtant, ces politiques ne prennent que très rarement en compte la dimension de santé publique et n'envisagent pas l'activité physique quotidienne des Français comme conséquence possible de leurs choix en matière de mobilité.
L'aménagement de l'espace collectif doit donc être conçu de manière à ce que la population puisse facilement augmenter sa dépense énergétique par des activités intégrées « naturellement » dans les pratiques quotidiennes.
En France, un trajet en voiture sur deux fait moins de trois kilomètres, distance facilement parcourable à pied ou à vélo.
S'inspirant du plan directeur des chemins pour piétons mis en place à Genève, Marcos Weil estime que la réussite d'un aménagement de l'environnement favorisant la mobilité « douce » repose sur quatre critères :
- la sécurité : la sécurité des piétons et des cyclistes nécessite des aménagements adaptés (visibilité aux traversées piétonnes, éclairage) et des règles d'usage de l'espace public (empêcher le stationnement sauvage sur les trottoirs, réduire la vitesse) ;
- la continuité : l'interconnexion des acheminements doit être assurée afin de former un maillage aussi fin que possible, irriguant l'ensemble du territoire communal. Le réseau doit être suffisamment dense pour permettre d'atteindre les principales destinations sans détours inutiles et offrir une liberté de choix des parcours ;
- le confort , assuré par une multitude de petits dispositifs qui peuvent apparaître comme des détails mais qui sont déterminants à l'usage (abaissement des trottoirs devant les passages piétons, mains courantes le long d'escaliers, bancs pour se reposer etc.) ;
- l'embellissement : le réseau des voies piétonnières ou cyclistes doit répondre à des exigences de qualité et d'esthétique liées au plaisir d'emprunter tel ou tel parcours. Ainsi, les aspects paysagers, la tranquillité environnementale (diminution des nuisances sonores et olfactives), la présence d'éléments naturels sont à valoriser.
(4) Limiter l'exposition des enfants au marketing
Dans l'ouvrage « Preventing childhood obesity : evidence policy and practice» publié en 2010, Ricardo Uauy, Rishi Caleyachetty et Boyd Swinburn rappellent les chiffres suivants :
Aux Etats-Unis, les enfants dont l'âge est compris entre 4 et 12 ans ont dépensé 30 milliards de dollars en argent de poche en 2002. 1/3 de ces dépenses portaient sur des sucreries, des snacks et des boissons.
En 2003, les enfants et les adolescents américains ont influencé jusqu'à 500 milliards de dollars d'achats au niveau du ménage, ce qui représente plus de la moitié des dépenses totales de nourriture et de boissons aux Etats-Unis.
L'enfance est une période privilégiée pour ancrer les futures habitudes alimentaires. On comprend donc l'enjeu commercial majeur que représentent les enfants pour les entreprises (notamment de l'agroalimentaire) et les efforts financiers considérables que ces dernières sont prêtes à consentir pour capter et fidéliser cette catégorie de consommateurs.
Aux Etats-Unis, l'industrie agroalimentaire (nourriture et boissons) dépense plus de 10 milliards de dollars par an en marketing pour les enfants. Il a été calculé qu'un enfant américain est confronté à 65 publicités par jour (dont la moitié concerne l'alimentation), sans compter tous les messages de marketing en provenance d'Internet, des écoles et des magasins.
La télévision reste l'un des moyens de communication ayant le plus d'influence sur les enfants malgré l'introduction de nouvelles technologies servant de vecteurs à la publicité, comme Internet et la téléphonie mobile.
L'étude Pollmarket a montré que dans l'Union européenne, la plupart des Etats ont entrepris des démarches afin de réduire l'influence de la publicité sur les enfants.
L'orientation privilégiée a été en grande majorité une autorégulation des annonceurs publicitaires.
En France, sous l'égide de l'ANIA (Association française des industries de l'agroalimentaire) et dans le but d'éviter l'adoption d'une législation contraignante, un certain nombre d'entreprises agroalimentaires s'étaient engagées à ne plus diffuser de publicités dans les programmes « enfants ». Cette initiative a néanmoins reçu un accueil mitigé de la part des acteurs en charge de la prévention dès lors que trois géants de l'agroalimentaire, Danone, Nestlé et Kellogs, ont refusé de se plier à cette règle.
Une charte pour promouvoir une alimentation et une activité physique favorables à la santé dans les programmes et publicités diffusés à la télévision a par ailleurs été signée en février 2009.
En outre, l'autorité de régulation professionnelle de la publicité a réévalué, en association avec l'ANIA, les règles déontologiques sur le contenu des publicités alimentaires. Ainsi, il a été décidé d'interdire toute publicité associant la consommation d'un aliment de plaisir à un comportement sédentaire ou mettant en scène un comportement alimentaire défavorable à la santé (voracité, gloutonnerie).
Malgré ces efforts, la situation actuelle n'est pas satisfaisante au regard des enjeux de santé publique.
Il convient de rappeler que jusqu'à 7/8 ans, le sens critique de l'enfant n'est pas développé et qu'il n'est pas capable de distinguer entre l'émission qu'il regarde et la publicité, trouvant les deux divertissantes.
Le but ultime de la publicité étant de pousser à la consommation, il n'est donc pas étonnant que les études scientifiques s'intéressant à l'impact de la publicité sur les enfants démontrent que cette dernière influence leur préférence, leur comportement d'achat et leur consommation.
Or, les sommes investies dans la publicité sont infiniment supérieures à celles consacrées aux campagnes de prévention. Dans l'ouvrage précité, les auteurs rappellent que pour un dollar dépensé par l'OMS pour essayer d'améliorer l'alimentation des populations, 500 dollars sont dépensés par l'industrie agroalimentaire pour promouvoir l'alimentation transformée.
En France, le budget de communication de l'Institut national de prévention et d'éducation à la santé (INPES) s'élève à 10 millions d'euros, contre 1,2 milliard d'euros dépensé chaque année en publicité par l'industrie agroalimentaire.
Il convient en outre d'insister sur le fait que la publicité ne constitue qu'un élément parmi d'autres des campagnes de marketing destinées à fidéliser les enfants à une marque et d'orienter leur consommation. L'utilisation de personnages familiers, le développement d'objets de la vie courante aux couleurs de la marque, le sponsoring sont autant de méthodes particulièrement efficaces pour capter durablement les préférences des enfants.
b) Les outils
La palette des outils pour mettre en oeuvre une politique environnementale plus favorable à la santé est très variée.
(1) Les interventions de proximité et de communauté
Les conseils donnés dans le cadre des campagnes de prévention ne doivent pas rester à l'état de préconisations théoriques. Leur application concrète est facilitée par des actions de proximité qui mettent les individus en situation de se les approprier.
Ainsi, l'information nutritionnelle est peu efficace si elle ne s'accompagne pas d'un accès réel aux produits dont elle souhaite favoriser la consommation.
Dans ce but, l'Association Nationale de Développement des Epiceries Solidaires (A.N.D.E.S) collecte depuis 2008 des fruits et légumes invendus auprès des grossistes de Rungis pour ensuite les acheminer vers les épiceries sociales et les associations distributrices de colis en Île-de-France. Ces fruits et légumes frais sont ensuite distribués gratuitement, par le biais de colis, ou vendus dans les épiceries sociales à un prix modique (quelques dizaines de centimes le kilo) à des personnes en situation de précarité.
L'évaluation de cette expérimentation a permis de montrer que la mise à disposition de fruits et légumes frais a un impact positif sur la diversification de l'alimentation des bénéficiaires de l'aide alimentaire. Elle se traduit par une augmentation de la quantité et de la fréquence de consommation de ces produits.
Le manque de savoir-faire culinaire peut également être un obstacle à une alimentation équilibrée. Selon plusieurs études, il constitue un obstacle non négligeable au développement de la consommation de fruits et légumes, même lorsque ces derniers sont distribués gratuitement ou à un prix modique. De nombreuses associations développent donc des cours de cuisine ou proposent des recettes de cuisine afin d'orienter la composition des repas dans un sens plus favorable à la santé.
Outre le fait qu'ils encouragent une alimentation plus équilibrée, les ateliers culinaires favorisent l'insertion sociale à travers les échanges d'informations et de pratiques culinaires entre les participants.
Les interventions basées sur une communauté ont également souvent des résultats intéressants car elles influencent les comportements individuels en s'intéressant aux déterminants sociétaux et environnementaux au niveau de la communauté. En outre, elles tendent à modifier de manière durable les normes comportementales et culturelles.
(2) Le « nudging »
L'économie comportementale a montré les limites de l'homme rationnel et de sa capacité à contrôler volontairement son comportement.
Néanmoins, l'acceptation du principe d'irrationalité remet en question la notion selon laquelle les marchés fonctionnent pour le mieux grâce à la rationalité des comportements individuels et justifie une certaine régulation visant à protéger les individus.
Ce constat a conduit au développement du « paternalisme libertarien » défini par ses inventeurs 36 ( * ) comme une version relativement modérée, souple et non envahissante de paternalisme, qui n'interdit rien et ne restreint les options de personne.
Le nudging (to nudge signifie littéralement pousser quelqu'un du coude, donc dans le cas présent amener quelqu'un à faire quelque chose) consiste à aider les individus à prendre des décisions qui améliorent leur vie sans attenter à leur liberté.
Le nudging permet de limiter les contraintes, obligations et interdictions gouvernementales.
Il tient compte des déterminants qui influencent les décisions individuelles (tels que l'impulsivité, le conformisme, l'inertie) pour mettre en place des mesures adaptées. Les politiques publiques peuvent par exemple exploiter la passivité des individus en mettant en place d'office les options par défaut (le plat principal est servi automatiquement avec des légumes, sauf demande spécifique du client) qui les poussent à prendre des décisions plus favorables à la santé.
Le nudging exige une « mise en scène » des choix, c'est-à-dire une organisation (qui n'est jamais neutre) du contexte dans lequel les individus prennent leurs décisions. Ainsi, la réduction de la taille des assiettes limite la consommation d'aliments, même s'il est possible de se resservir.
De même, des expériences ont montré qu'une modification de la présentation des plats dans les cantines scolaires (dans le but d'améliorer les habitudes alimentaires des élèves) conduit à améliorer l'équilibre des repas, même si les aliments les plus riches restent à disposition.
Les avantages du nudging sont multiples. Il n'est pas culpabilisant ; il est souvent facile à mettre en oeuvre. En outre, cette politique des « petits pas » peut avoir des effets significatifs dans la mesure où elle entraîne des modifications sur un nombre important de variables.
(3) Le marketing social
Le marketing social vise à appliquer les principes du marketing commercial dans l'analyse, la planification, l'exécution et l'évaluation de programmes destinés à influencer les comportements d'un public donné afin d'améliorer son bien-être et celui de la société.
Le marketing social peut avoir une approche « descendante », visant à persuader l'individu d'adopter certains comportements recommandés comme favorables à la santé ; il a également une approche « montante », visant à pousser inconsciemment l'individu à adopter le comportement souhaité, à travers la modification de son environnement.
Afin que le marketing social soit un succès, les messages envoyés doivent correspondre aux besoins des personnes ciblées. Par exemple, afin d'inciter les enfants à adopter une alimentation plus saine et à bouger davantage, la communication du programme EPODE minimise les difficultés qui pourraient être occasionnées par l'adoption des comportements recommandés et insiste sur les avantages liés à ces nouvelles habitudes de vie.
(4) La coopération avec l'industrie
La coopération avec l'industrie n'est productive que si la santé publique s'est fixé des buts précis et contrôle l'impact en matière de santé publique des actions des entreprises.
Dans ces conditions, elle constitue un levier d'action particulièrement intéressant, comme en témoignent les deux exemples suivants.
(a) Les chartes d'engagement volontaire de la qualité nutritionnelle
Le PNNS 2 prévoit et encourage la signature de chartes d'engagement de progrès nutritionnels par les acteurs économiques des filières de l'alimentaire (industries agroalimentaires, distribution, production primaire, fédérations professionnelles...). Les modalités d'engagement doivent tenir compte de la spécificité des acteurs et des produits concernés.
L'engagement collectif est privilégié afin de toucher le maximum d'opérateurs et d'accroître l'impact de santé public.
Trois grands domaines d'intervention pour lesquels des engagements de progrès nutritionnel peuvent être souscrits ont été répertoriés.
1. L'intervention sur la composition nutritionnelle des produits existants :
- la composition et les caractéristiques nutritionnelles des produits, en particulier les modifications de la formulation visant à réduire dans les produits composés, les teneurs en sel et les glucides simples ajoutés, les lipides totaux, les acides gras saturés, et à augmenter les teneurs en glucides complexes et en fibres ;
- les reformulations autres que celles visées ci-dessus qui prendraient appui soit sur des rapports ou avis d'autorités scientifiques repris dans des orientations données par les pouvoirs publics, soit sur les objectifs nutritionnels annexés à la loi de santé publique (par exemple sur l'iode) ;
- la confection de menus permettant le respect des repères de consommation du PNNS 2 dans la restauration à caractère social comme commercial.
2. La création de produits de substitution :
- le développement de produits pouvant venir en substitution de produits alimentaires pour lesquels une modération de la consommation est préconisée, en particulier lorsqu'une intervention sur la composition nutritionnelle des produits existants semble trop difficile.
3. L'intervention sur la consommation (fréquence, quantité, population cible) des produits :
- la réduction de la taille des portions et/ou des unités de vente de produits contenant un ou des nutriments dont l'apport doit être limité ;
- l'augmentation de la consommation de fruits et légumes en améliorant leur accessibilité et en diversifiant leurs formes d'utilisation ;
- l'organisation des lieux de vente : mise en place de signalétiques spécifiques dans les rayons ; amélioration de l'organisation des rayons fruits et légumes ; baisse du nombre de produits sucrés présentés devant les caisses ; adaptation des mètres linéaires mis à disposition des catégories de produits en fonction de leur intérêt nutritionnel ; mise en valeur des fruits et légumes les moins onéreux ;
- le développement de la communication et de l'information sur les lieux de vente et hors lieux de vente, y compris pour la vente à domicile : l'organisation d'animations-produits en présence de diététiciennes ; la diffusion de messages radio ; la distribution de supports papiers, porteurs du logo PNNS, développant des informations nutritionnelles ;
- le marketing, la publicité et la promotion des ventes : le marketing tenant compte de la nécessité d'une consommation raisonnable de certains aliments ; la réduction de la publicité et de la promotion pour les produits dont une modération de la consommation est préconisée, suppression dans les écrans destinés aux enfants ; l'information sur les conditions d'utilisation les plus adéquates des produits et sur des combinaisons pertinentes en fonction des repas (petit déjeuner, goûter) ; l'information encourageant la consommation de produits quand cet accroissement est préconisé.
Jusqu'à présent, 19 chartes d'engagement ont été signées, soit avec des industriels, soit avec des distributeurs, soit avec des organismes professionnels . Une chaîne de boulangerie et une association de producteurs se sont également engagées dans ce processus.
On peut regretter que les chartes aient été signées essentiellement par des entreprises et non par des organisations professionnelles. Il conviendra donc à l'avenir de se concentrer sur ces dernières.
Néanmoins, il ne faut pas sous-estimer l'effet d'entraînement des chartes sur l'évolution de l'offre alimentaire des entreprises non signataires.
Ainsi, même s'il n'y a pas eu d'accord signé sur la taille des portions, la France est l'un des rares pays dans lequel les barres chocolatées et produits similaires ne sont pas vendus sous forme de « king size ».
De même, certaines entreprises ont travaillé sur la diversification des tailles de portions proposées aux consommateurs et ont développé les formats individuels.
(b) L'Observatoire de la qualité de l'alimentation
L' Observatoire de la qualité de l'alimentation (OQALI), prévu par le Programme national nutrition santé 2006-2010 ( PNNS 2 ), a été créé en février 2008. Cet Observatoire a pour missions de centraliser et traiter les données nutritionnelles, économiques et socio-économiques de l'alimentation, afin d' assurer un suivi de l'offre alimentaire des produits transformés.
Le suivi de l'offre alimentaire est mené par secteurs de produits (ex : céréales pour le petit déjeuner, produits laitiers ultra-frais...). Il distingue les segments de marché (produits de marques nationales, produits de marques de distributeurs, produits de hard discount) et les gammes de prix (entrée de gamme, coeur de marché, haut de gamme). En ce qui concerne la composition nutritionnelle, l'OQALI se concentre sur l'étiquetage nutritionnel des denrées alimentaires.
L'Observatoire a mis en place en 2008 des partenariats avec les industriels et distributeurs de l'alimentaire. Cette collaboration permet de valider la méthodologie spécifique utilisée pour chaque secteur (nomenclature des aliments, définition des familles de produits, rythme de suivi des produits, mise en place d'indicateurs de qualité nutritionnelle pertinents) et de faciliter le recueil des informations. Ces partenariats sont formalisés par des conventions spécifiques qui assurent l'anonymat des données et précisent les engagements des parties prenantes.
Plusieurs sources de données sont utilisées pour alimenter la base de données de l'OQALI :
- les données transmises par les professionnels (emballages ou fichiers informatiques) ;
- les informations figurant sur les emballages des produits (photographies ou achats des produits) ;
- les résultats d'analyses de composition nutritionnelle, portant soit sur des références produits, soit sur des échantillons composites (constitués de plusieurs produits, représentatifs du marché) dans le cas où l'information est manquante.
La base de données de l'OQALI peut être complétée par des données issues d'études des consommations alimentaires françaises, de panels socio-économiques d'achats en France, d'études complémentaires de l'ANSES (Agence nationale de sécurité alimentaire, de l'alimentation, de l'environnement et du travail) ou de l'INRA et d'autres bases de données référençant les innovations-produits.
Les secteurs étudiés jusqu'à présent sont les céréales pour le petit déjeuner, les biscuits et gâteaux industriels, les produits laitiers ultra-frais, la charcuterie, les fruits transformés (compotes, confitures, conserves), le chocolat et les produits chocolatés, la panification croustillante et moelleuse (biscottes et pains grillés, pain de mie, viennoiseries), les apéritifs à croquer et les préparations pour desserts.
Le choix des secteurs traités s'est fait sur la base de deux critères :
- la contribution des aliments transformés aux apports en nutriments (priorité aux aliments vecteurs de sucres, de matières grasses ou de sel) ;
- la volonté de collaboration des secteurs : il a été donné priorité aux secteurs agroalimentaires disposant de données et souhaitant les transmettre à l'Observatoire.
A travers le recueil et l'analyse des données nutritionnelles sur les aliments, l'OQALI devrait encourager l'amélioration de la qualité nutritionnelle de l'offre alimentaire. La prise en compte des paramètres socio-économiques (prix, segments de marché) permettra de s'assurer que les progrès réalisés bénéficient à l'ensemble des consommateurs et ne développent pas des inégalités sociales supplémentaires.
Par ailleurs, il permettra de mesurer et de rendre publique, de manière objective, la concrétisation des efforts mis en oeuvre par les acteurs des filières alimentaires, notamment dans le cadre des chartes d'engagements volontaires de progrès nutritionnel prévues par le PNNS.
Enfin, l'analyse par segments de marché et gammes de prix introduira des éléments d'analyse objectifs sur les variations réelles ou supposées de la qualité des produits en fonction de leurs prix.
En effet, jusqu'à présent, il n'existe quasiment aucune étude scientifique permettant d'affirmer si les produits haut de gamme (qui se caractérisent par un prix plus élevé) ont une qualité nutritionnelle supérieure aux autres produits.
En 2007, Nicole Darmon avait réalisé une étude comparant 17 catégories de produits transformés représentés dans plusieurs gammes de prix. Il était apparu que les produits ne se distinguaient pas en ce qui concernait le nombre total de calories et la part de gras. En outre, si le « score qualité » des produits de marque était 1,3 fois plus élevé que celui des produits « premiers prix », cette supériorité nutritionnelle était loin d'être proportionnelle au surcoût des produits de marque (prix 2,5 fois plus élevé) par rapport aux produits « premiers prix ».
Jusqu'à présent, les études réalisées ont montré une homogénéité dans la composition nutritionnelle entre gammes de produits, même si l'information nutritionnelle est plus complète pour les produits haut de gamme.
En revanche, il existe une forte variabilité des caractéristiques nutritionnelles au sein de chaque gamme de produits. La comparaison nutritionnelle systématique de gammes de produits équivalentes devrait donc constituer une incitation forte pour les entreprises à élever la qualité nutritionnelle des produits les moins bien placés, ce qui peut avoir des impacts importants sur la qualité de l'offre alimentaire compte tenu des volumes en jeu.
OQALI devrait donc permettre à terme d'augmenter les standards de qualité minimum de chaque famille de produits.
Actuellement, le périmètre d'OQALI se limite aux produits de l'industrie agroalimentaire. Néanmoins, OQALI a vocation à s'intéresser aux produits consommés hors du domicile (restaurants, boulangeries, sandwicheries etc).
La qualité nutritionnelle des plats cuisinés devrait également faire l'objet d'études approfondies dans la mesure où il s'agit d'un secteur en très fort développement.
(5) La réglementation
La réglementation fait également partie des outils à la disposition des pouvoirs publics pour influencer les comportements dans un sens plus favorable à la santé.
Elle est traditionnellement utilisée pour modifier les prix des produits dont on souhaite soit encourager, soit freiner la consommation. Les autorités peuvent modifier le prix en jouant sur une variation de la TVA, mais également à travers la subvention ou au contraire la taxation du produit.
Aux Etats-Unis, l'Etat de New-York a introduit récemment une taxe sur les boissons sucrées.
Selon l'expertise collective de l'INRA sur les comportements alimentaires déjà citée, une politique sur les prix n'a pas toujours les résultats espérés, comme en témoigne l'encadré suivant.
|
Agir sur le prix des produits alimentaires ? Des résultats mitigés Quand on examine dans le détail l'impact des prix et des revenus sur les choix alimentaires des populations démunies, on s'aperçoit qu'il est très variable selon les catégories de produits (produits céréaliers, corps gras, fruits et légumes, produits laitiers) et selon les caractéristiques sociales des populations concernées. Ainsi, une politique de taxation "globale" (comme la "fat tax") visant à renchérir le prix des corps gras, ou une politique visant à abaisser les prix de certains produits qualifiés de "sains" (fruits et légumes frais, par exemple) ne permettrait pas de cibler en priorité les catégories les plus défavorisées. En effet, l'impact d'une intervention sur les prix (aliments "sains" moins chers) pour améliorer la qualité nutritionnelle de l'alimentation peut se révéler plus faible pour les catégories les plus défavorisées que pour le reste de la population. Une étude d'économie expérimentale menée en France a constaté que la baisse du prix des fruits et légumes améliorait la qualité nutritionnelle des choix alimentaires des personnes défavorisées, mais avec un impact moindre que sur les consommateurs aisés, confirmant les travaux économétriques. Une expérience combinant baisse des prix des produits "sains" et hausse des prix des produits "à limiter" a montré le même type de conclusions. Les politiques d'aide directe aux familles pauvres menées aux Etats-Unis (types bons alimentaires) entraînent une augmentation de la consommation des produits familiers, mais pas des aliments "sains". Le résultat d'un test d'octroi de bons d'achat concernant les fruits et légumes en France est plutôt encourageant, mais doit être amplifié pour pouvoir étayer des conclusions. Les Etats-Unis mènent des actions qui conditionnent l'octroi de colis ou de bons d'achat au suivi de séances d'éducation nutritionnelle auprès de groupes cibles. Elles sont toujours efficaces 6 mois après la fin de l'intervention en termes d'augmentation de la consommation de fruits et légumes. Cependant on ne connaît pas les reports sur les autres catégories alimentaires, ni l'influence des habitudes alimentaires initiales des bénéficiaires (ici hispaniques). Une étude européenne TEENAGE recense actuellement les interventions qui s'adressent aux jeunes défavorisés. Les différents types d'interventions seront analysés (éducation à la santé, interventions sur l'environnement, politiques globales, intervention sur les prix) ainsi que le niveau d'intervention (individu, famille, école, entourage) et leur transposition aux autres pays européens. |
Néanmoins, l'introduction d'une taxe peut également avoir pour objectif le financement de campagnes de prévention. Tel était par exemple l'objectif de la taxe introduite en 2007 par la France sur la publicité pour les produits manufacturés et les boissons avec ajouts de sucre.
Cette taxe a eu, depuis sa création, un très faible rendement dans la mesure où les entreprises concernées peuvent s'en exonérer en insérant les messages d'information sanitaire de l'INPES.
A cet égard, votre rapporteur estime qu'il convient de supprimer cette exonération dans la mesure où il a été démontré que lesdits messages au mieux n'étaient pas regardés, au pire étaient confondus avec le produit promu dans la publicité.
Comme indique l'expertise collective de l'INRA précitée, les démarches d'amélioration de la qualité nutritionnelle soulèvent certaines difficultés. En effet, la reformulation est confrontée aux risques commerciaux associés à une modification de la perception gustative par les consommateurs. La peur de perdre des parts de marché dans un secteur très concurrentiel peut freiner cette prise de risque.
Ainsi, lors de leur audition, les représentants de Danone ont estimé que pour changer la composition d'un produit (diminution du taux de sucre de 18 à 12 grammes et du gras de 7 à 2 grammes par exemple), il fallait 10 à 15 ans.
La réglementation permet d'accélérer le processus d'amélioration de la qualité alimentaire.
Ainsi, le gouvernement danois a imposé l'élimination des acides gras d'origine technologique dans un laps de temps très court. Il s'avère que cette mesure n'a eu aucun impact ni sur le goût, ni sur les prix des produits. Sans sous-estimer les efforts réalisés par les entreprises de l'agroalimentaire pour que cette modification passe inaperçue pour le consommateur, cet exemple montre que c'est matériellement réalisable.
La réglementation a également vocation à surmonter les limites de l'autorégulation comme en témoignent les deux exemples suivants.
Afin d'augmenter la consommation de fibres, une nouvelle farine (type 80) a été développée, permettant de produire des pains de meilleure qualité, plus riches en glucides complexes et en fibres et avec une moindre quantité de sel. Des expériences ont été réalisées auprès de la population française afin de tester son acceptabilité et se sont révélées concluantes. Néanmoins, la diffusion massive de ce pain est réduite en raison de l'opposition des meuneries à privilégier ce type de farine.
En conséquence, le pain bis reste un produit de niche, plus cher que le pain traditionnel, alors que ses qualités nutritionnelles sont reconnues. L'imposition de ce type de farine par les autorités publiques permettrait sa large diffusion et une diminution de son prix relatif.
L'interdiction de la publicité télévisuelle pour les produits alimentaires de grignotage et les boissons sucrées dans les programmes à forte audience d'enfants et d'adolescents devrait également mettre un terme à une situation insatisfaisante, dans laquelle certaines entreprises, mais pas les plus significatives en termes de part de marché des produits destinés aux enfants, ont accepté de limiter volontairement la publicité en direction de ces derniers.
La réglementation de la publicité à l'encontre des enfants s'inscrit dans l'esprit de la convention de l'Organisation des Nations Unies sur les droits de l'enfant qui reconnaît à ce dernier le droit de s'épanouir et le droit d'être protégé des influences néfastes, des abus et de l'exploitation.
L'interdiction de la publicité alimentaire à l'encontre des enfants vise à les protéger de situations qui peuvent menacer leur bien-être futur et à s'assurer qu'ils ne sont pas exposés à des risques qu'ils n'ont pas la capacité, contrairement aux adultes, d'évaluer.
L'argument selon lequel la suppression de la publicité risquerait d'amoindrir la qualité des programmes n'est pas acceptable puisqu'il signifie a contrario que le prix à payer pour que les enfants disposent de programmes adaptés à leurs besoins est qu'on accepte de les exposer à des messages qui influencent leurs comportements dans un sens défavorable à leur santé.
Le rapport de l'inspection générale des affaires sociales et du conseil général de l'alimentation sur l'évaluation du programme national nutrition santé a d'ailleurs jugé la stratégie de communication en France en direction des enfants « paradoxale » en faisant remarquer que : « c'est la manne publicitaire qui alimente en France le financement des programmes « vertueux » qui participent à leur tour à l'éducation nutritionnelle des enfants et les aident à mieux « résister » aux sollicitations publicitaires » !
Plus généralement, le marketing en direction des enfants doit être réglementé en interdisant la publicité « déguisée » dans les émissions télévisées ou encore l'utilisation par les entreprises agroalimentaires de personnages familiers pour faire la promotion de leurs produits.
(6) Les politiques sectorielles
Les liens entre l'environnement du consommateur et ses comportements ont été largement démontrés par la science et permettent de comprendre l'échec relatif des interventions focalisées exclusivement sur les individus pour tenter de modifier leurs comportements.
La promotion d'une alimentation saine et de l'exercice physique passe donc par la mise en place de politiques coordonnées dans les domaines de la santé, de l'agriculture, de la consommation, du transport, de l'aménagement du territoire, de l'éducation, du sport, mais également des affaires sociales et culturelles ou encore de l'environnement.
Il convient néanmoins de s'assurer de la cohérence générale de ces politiques sectorielles portées par plusieurs ministères différents.
3. Des politiques jouant sur les déterminants socio-économiques
La surreprésentation des plus pauvres parmi les obèses incite à une analyse des phénomènes macroéconomiques qui viennent influencer ces groupes. A travers certaines études a émergé le concept « d'obésité de la précarisation ».
Les travaux de Nicole Darmon sur le budget minimal à pouvoir consacrer à la nourriture pour assurer une alimentation équilibrée aboutissent ainsi à la conclusion suivante : « Nos résultats suggèrent que des connaissances en nutrition peuvent atténuer l'impact négatif des contraintes de coûts, mais seulement chez des personnes soumises à une contrainte budgétaire modérée et prêtes à s'écarter considérablement des habitudes alimentaires françaises » par la consommation de foie, d'abats, de moules, de pain complet ou encore de riz complet.
En réalité, les pratiques alimentaires des personnes à faibles ressources sont rationnelles dans la mesure où elles maximisent le rendement calorique par unité financière et adaptent ainsi leur budget à l'impératif de satiété pour le moindre coût.
Il n'est pas anodin que le taux de prévalence de l'obésité est le plus élevé dans les pays ayant le plus dérégulé.
Une étude menée sur les liens entre pauvreté et obésité infantile au Canada, en Norvège et aux Etats-Unis a également montré que c'est dans le pays ayant instauré une politique sociale très volontariste (la Norvège en l'occurrence) que lesdits liens sont les moins forts.
Par ailleurs, l'étude ABENA sur les utilisateurs de l'aide alimentaire démontre l'impossibilité d'assoir toute politique de santé publique sur des situations économiques qui ne permettent pas structurellement de répondre aux besoins élémentaires en matière d'alimentation .
Il convient donc d'une part d'éviter que les politiques publiques surestiment les explications comportementales et l'efficacité de l'éducation à la santé et, d'autre part, de s'assurer qu'elles s'attaquent aux paramètres structurels.
Par conséquent, toute politique visant à encourager l'emploi et l'employabilité, réduire les inégalités sociales et la pauvreté, mais également aménager le territoire pour rendre le développement économique compatible avec le développement humain, contribue également, de manière indirecte mais peut-être au moins aussi efficace, à lutter contre le développement de l'obésité.
Comme rappelait Angelo Tremblay lorsque votre rapporteur l'a rencontré, l'augmentation de la prévalence de l'obésité s'inscrit dans un contexte historique et économique particulier, à savoir l'essor d'une société basée sur la performance, dans laquelle les déterminants économiques sont privilégiés au détriment du développement humain.
E. SYSTÉMATISER L'EXPÉRIMENTATION ET L'ÉVALUATION SCIENTIFIQUE DES INTERVENTIONS
Dans son ouvrage sur la sociologie de l'obésité, Jean-Pierre Poulain rappelle l'importance de l'évaluation qui « permet bien sûr de vérifier que des objectifs ont été atteints et par là justifier l'utilisation des finances publiques. Mais elle peut également être très utile pour piloter les plans d'action, les réorienter, les infléchir. Plus globalement, elle rend possible l'amélioration de la qualité des programmes et, si l'on systématise son utilisation, peut constituer un levier de production et de capitalisation des connaissances dans le domaine de la promotion de la santé. »
L'expérimentation scientifique présente l'avantage de tester scientifiquement l'efficacité des interventions. Par conséquent, elle constitue un outil précieux pour la définition des politiques publiques de prévention.
L'exemple de l'activité physique permettra d'illustrer nos propos.
Alors que l'impact bénéfique de cette dernière fait l'objet d'un consensus 37 ( * ) , dans les faits, les politiques de prévention peinent à augmenter le taux d'activité physique des individus et notamment des enfants.
Plusieurs études scientifiques ont donc lancé des expérimentations afin d'en tester l'efficacité.
L'étude ICAPS (Intervention auprès des Collégiens centrée sur l'Activité Physique et le comportement Sédentaire) est une expérience de prévention primaire réalisée sous forme d'un essai d'intervention randomisée d'une durée de 4 ans (2002 à 2006).
Le but de cette expérimentation était de lutter contre la sédentarité à travers la promotion de l'activité physique sous toutes ses formes sans aggraver les disparités sociales ni stigmatiser. L'un des objectifs de l'étude était d'évaluer l'impact de ce type de prévention sur l'évolution pondérale et le risque vasculaire d'adolescents de 6 ème .
Cette intervention privilégiait plusieurs niveaux pour réduire les barrières à la pratique de l'activité physique : développement d'activités physiques ludiques à l'école (pendant les permanences, lors des récréations, dans le cadre des activités péri-scolaires), mais également pendant les loisirs et dans la vie quotidienne (trajet maison/école).
1048 élèves de 6 ème ont participé à l'étude. 92 % ont accepté d'être suivis pendant 4 ans. 89 % ont été revus au bout de 2 ans, 78 % au bout de 4 ans.
Les résultats de cette étude ont démontré qu'il était possible de faire bouger les adolescents sur le long terme puisqu'à la fin de l'étude 80 % des enfants pratiquaient une activité physique contre 40 % dans les collèges témoins.
En outre, le groupe pris en charge regardait 20 minutes de moins la télévision par jour que le groupe témoin et pratiquait 54 minutes d'activité physique structurée en plus.
Ces résultats étaient également valables pour les filles et les enfants de milieux défavorisés, deux catégories traditionnellement moins enclines à l'activité physique.
L'état de santé des adolescents ayant bénéficié de ce programme était également amélioré puisque le taux de prévalence du surpoids était moindre que dans le groupe témoin et le risque cardiovasculaire réduit.
La clé du succès de cette intervention réside dans le fait qu'elle ne s'est pas contentée d'invoquer la responsabilité individuelle mais a agi sur l'environnement physique des adolescents (en leur offrant concrètement la possibilité de pratiquer une activité physique) et sur la perception qu'avaient les enfants et les parents de l'exercice physique, trop souvent associé uniquement au sport. L'accent a été mis à la fois sur le plaisir et l'accessibilité des infrastructures.
L'encadré suivant dresse le bilan des interventions réalisées afin d'augmenter la consommation de fruits et légumes.
Il souligne la nécessité de procéder systématiquement à l'évaluation de toute intervention afin de s'assurer de son efficacité, de la redéfinir le cas échéant et surtout, si elle s'avère concluante, d'en assurer la diffusion. Comme le rappellent les auteurs de cette étude : « Il faut garder à l'esprit que concevoir une politique, c'est émettre des hypothèses sur les conséquences d'une action ; évaluer c'est soumettre les hypothèses à l'épreuve des faits. »
|
Bilan des interventions réalisées afin
d'augmenter
Parmi les différentes formes d'intervention nous pouvons distinguer celles qui portent sur l'individu, ses préférences, ses motivations et celles qui touchent l'environnement du consommateur. Dans la première catégorie, nous trouvons l'éducation nutritionnelle et le marketing informationnel ; dans la seconde catégorie, nous trouvons toute intervention favorisant l'accès aux produits et celles concernant les prix. Enfin, quelques expériences heureuses d'actions combinées jouant à la fois sur l'individu et son environnement, sont possibles. - L'éducation nutritionnelle, très largement utilisée par les professionnels de santé publique, ne remplit pas complètement sa fonction car elle améliore les connaissances et les attitudes mais rarement les comportements . La durée de l'intervention et l'utilisation d'arguments positifs plutôt que moralisateurs n'améliorent pas leur efficacité. Cela est valable pour les adultes et les personnes âgées. Un certain succès est possible chez les jeunes enfants (avant le collège) à condition d'impliquer le personnel scolaire et la famille. - Tout l'arsenal du marketing informationnel (pyramides alimentaires, labels nutritionnels, publicité ciblée, promotion "5 a day", soit l'équivalent des campagnes françaises sur 5 fruits et légumes par jour) montre ses limites dans la perception de la faisabilité des recommandations. Les efforts sont couronnés d'un certain succès essentiellement pour le slogan "5 a day" (augmentation possible de la consommation entre 0,2 et 1 portion de fruits et légumes par personne et par jour) quand les informations sont culturellement ciblées et quand les angles d'attaque sont diversifiés . Les populations les plus réceptives sont les femmes adultes ; les jeunes et les hommes sont peu sensibles aux arguments santé. Il est plus efficace de promouvoir une fréquence élevée de consommation plutôt que d'augmenter la taille des portions. - Quant aux populations démunies, elles sont dans l'incapacité de mettre les recommandations en application compte tenu de leurs habitudes alimentaires, des contraintes de leur environnement et de leur niveau de revenus. L'information non accompagnée d'un environnement favorable, n'est pas jugée réaliste et a peu de chance d'être conscientisée. Enfin, il convient de mener des campagnes distinctes pour les légumes et pour les fruits. - Il est difficile de conclure sur l'impact d'interventions sur l'environnement du consommateur compte tenu des difficultés méthodologiques soulevées et de l'insuffisance d'études disponibles. Toutefois, il semblerait que les interventions sur l'environnement soient plus efficaces que les interventions sur les individus . Le milieu scolaire est une voie à privilégier, surtout quand il est relayé par le milieu familial. C'est une question de choix politique. C'est aussi une question culturelle. D'où l'importance de l'apprentissage des jeunes enfants aux fruits et légumes très tôt dans la vie. Pour les populations démunies, les coupons d'achat ne sont pas aussi efficaces qu'escompté car les fruits et légumes ne rentrent pas dans le répertoire alimentaire de ces catégories de population. - Nous connaissons la sensibilité du consommateur aux prix des fruits et légumes, mais l'évaluation d'interventions spécifiques sur l'impact de la modification des prix a rarement été faite au regard des difficultés méthodologiques. Les quelques expériences réalisées en milieu contrôlé montrent une réaction positive immédiate des convives, mais cela reste conjoncturel. L'effet est moins important lorsque la baisse de prix s'accompagne d'un message nutritionnel, qui peut être interprété comme un signal négatif sur le goût du produit. - Pour finir, les interventions combinées semblent efficaces, surtout lorsqu'elles impliquent les personnes ciblées et si elles sont élargies au milieu social environnant. Les barrières organisationnelles et culturelles doivent être dépassées pour assurer un impact significatif. Ces formes d'interventions sont d'autant plus efficaces qu'elles sont locales. Les villes ou communautés urbaines sont considérées comme un niveau adapté à la réussite des programmes de prévention. - Une réflexion sur les approches évaluatives, les méthodes d'évaluation et la mise au point de référentiels pour des interventions locales ou nationales, semble incontournable si l'on veut convaincre les financeurs et améliorer les initiatives. Il faut garder à l'esprit que concevoir une politique, c'est émettre des hypothèses sur les conséquences d'une action ; évaluer c'est soumettre les hypothèses à l'épreuve des faits. Source : expertise collective de l'INRA sur la consommation des fruits et des légumes dans l'alimentation, enjeux et déterminants de la consommation, 2007. |
QUATRIÈME PARTIE : L'ORGANISATION DE LA RECHERCHE EN MATIÈRE D'OBÉSITÉ
I. DE NOMBREUSES INITIATIVES AFIN D'AMÉLIORER LA QUALITÉ DE LA RECHERCHE
A. LE RAPPROCHEMENT DE LA RECHERCHE FONDAMENTALE ET DE LA RECHERCHE CLINIQUE
Joseph John Thomson, le découvreur de l'électron, a donné une définition de la science fondamentale (ou pure) : « Par recherche en science pure, j'entends la recherche menée sans perspective d'application dans le domaine industriel, dans le seul but d'étendre notre connaissance des lois de la Nature. »
Réalisée en laboratoire sur des modèles animaux ou cellulaires, elle se distingue de la recherche clinique qui est en relation directe avec les volontaires sains ou les patients.
La recherche clinique consiste à réaliser les essais de médicaments ou de nouveaux dispositifs médicaux, mais également à comparer les stratégies médicales ou nutritionnelles afin de déterminer celles qui doivent être recommandées pour la prévention ou pour la prise en charge thérapeutique ou diagnostique des patients.
En outre, la recherche clinique vise à développer et évaluer de nouvelles thérapies cellulaires, géniques ou faisant intervenir des technologies de pointe, dans des pathologies où aucun traitement n'existe pour soulager les malades.
Elle permet également d'identifier des mécanismes moléculaires ou cellulaires qui sont impliqués dans des pathologies humaines qui deviendront des cibles plus précises pour développer de nouveaux médicaments ou diagnostics ou proposer des démarches préventives.
Par ailleurs, la recherche clinique épidémiologique consiste à observer des groupes importants de personnes (cohortes qui peuvent compter plusieurs centaines ou milliers de personnes) afin de mieux comprendre la part des facteurs génétiques et environnementaux qui interviennent dans la cause ou les symptômes d'une maladie.
Néanmoins, le rapprochement de la recherche fondamentale et de la recherche clinique est essentiel pour développer de nouvelles stratégies thérapeutiques.
C'est la recherche translationnelle qui assure ce lien, en développant les applications médicales des connaissances les plus récentes. Elle se développe à proximité de l'Homme et vise à transférer et interpréter le plus vite possible les connaissances nouvelles et les nouvelles technologies vers des applications diagnostiques et thérapeutiques, au bénéfice des patients, avec objectif de résultats à 5 ans.
La recherche translationnelle assure un continuum entre recherche et soins, en associant médecins, chercheurs et volontaires sains ou patients et contribue à la mise à disposition rapide des innovations validées en termes de rapport bénéfice/risque.
Conscients de l'enjeu que représente la recherche translationnelle pour le succès des recherches à venir, les grands instituts de recherche ont développé des structures permettant de promouvoir cette dernière.
1. La création des centres de recherche en nutrition humaine (CRNH)
A partir de 1992, l'INRA s'est associé à l'Inserm, à des hôpitaux et à des universités pour créer quatre structures de recherche en nutrition : les centres de recherche en nutrition humaine (CRNH). Ils témoignent de la volonté de regrouper les unités de recherche autour de structures ayant une masse critique suffisante pour créer des équipes plus performantes à travers le développement de l'interdisciplinarité. En outre, chaque CRNH est adossé à un hôpital universitaire, ce qui favorise les interactions entre recherche fondamentale et recherche clinique, permettant également des recherches sur l'homme sain.
Les quatre axes de recherche du CRNH d'Auvergne sont orientés vers la prévention, au cours du vieillissement et des maladies chroniques associées, des altérations des tissus musculaire et osseux ; des processus dégénératifs du système cardiovasculaire ; des pathologies associées au tractus gastrointestinal ; et des cancers hormono-dépendants (sein et prostate).
Le CRNH en Rhône-Alpes a comme principal axe de recherche la prévention et le traitement de la malnutrition (surnutrition et dénutrition) et les propriétés fonctionnelles des aliments (glucides et lipides). Il conduit des travaux de recherche sur les bases physiologiques et moléculaires de l'obésité et du diabète (mécanisme de résistance à l'insuline et adaptation aux changements nutritionnels).
Il se concentre également sur le métabolisme des lipides et des risques vasculaires en mettant l'accent sur des approches expérimentales de la valeur nutritionnelle des acides gras, et en particulier les oméga-3.
Il travaille également sur le cancer et la nutrition en relation avec l'Agence internationale de recherche sur le cancer (CIRC, OMS).
Le CRNH de Nantes se consacre à la mise au point d'une prévention nutritionnelle visant à réduire l'incidence des pathologies de l'appareil digestif (principalement, l'intestin) mais aussi des maladies métaboliques chroniques telles que les maladies cardiovasculaires, l'obésité ou le diabète de type 2.
Ses activités s'inscrivent dans les quatre axes suivants: nutrition infantile ; nutrition et athérome ; n utrition et système nerveux ; nutrition et cancer .
Quant au CRNH d'Île-de-France, il s'est fixé quatre axes de recherche :
- l'analyse des comportements et des consommations alimentaires ;
- l'étude de leurs déterminants (sociaux, économiques, psychologiques, génétiques, physiologiques,...) ;
- l'étude des conséquences des comportements et de la consommation alimentaire sur l'état nutritionnel et la santé (pathologies, qualité de vie et bien-être) ;
- les stratégies de prévention, communication et éducation en nutrition.
Dans le cadre de l'appel d'offre « infrastructures » des investissements d'avenir, les 4 CRNH se sont regroupés en une infrastructure nationale distribuée (le Nutripole) coordonnée par la directrice du CRNH de Rhône-Alpes, Mme Martine Laville.
Le Nutripole représente ainsi une masse critique de 450 chercheurs en nutrition devenant ainsi le plus gros centre européen de recherche en nutrition humaine.
2. La professionnalisation de la recherche hospitalière
a) Les centres d'investigation clinique
Les centres d'investigation clinique (CIC) sont des infrastructures de recherche clinique mises à la disposition des investigateurs pour y réaliser leurs projets de recherche clinique et en santé. Il peut s'agir de projets visant à mieux comprendre une maladie et dont l'idée est née des résultats des travaux dans les laboratoires de recherche. Il peut également s'agir de projets testant de nouveaux traitements.
Les principaux objectifs d'un CIC sont d'apporter un soutien logistique et technique pour la conception et la réalisation de protocoles ; la mise à disposition de lits d'investigation clinique dans un environnement adapté aux contraintes particulières de la recherche clinique ; la formation des médecins, pharmaciens et des professions paramédicales à la recherche clinique.
Ces structures sont donc entièrement dédiées à l'organisation, la coordination et la réalisation d'essais cliniques, ainsi qu'à la réalisation de recherche translationnelle.
b) Les programmes hospitaliers de recherche clinique
Au début des années 1990, il est apparu que l'INSERM et le CNRS avaient développé dans les hôpitaux un important réseau d'unités, lieux de conception de nouveaux outils notamment dans les domaines biologique et statistique. Au regard de ces résultats obtenus par la recherche fondamentale, la capacité de la recherche clinique à puiser parmi les nouveaux outils en vue de favoriser le développement de nouvelles méthodes diagnostiques et thérapeutiques, sources du progrès médical, paraissait insuffisante.
Dans ce contexte, les programmes hospitaliers de recherche clinique (PHRC) ont été créés afin d'atteindre les objectifs suivants :
- dynamiser la recherche clinique hospitalière en vue de promouvoir le progrès médical ;
- participer à l'amélioration de la qualité des soins par l'évaluation de nouvelles méthodes diagnostiques et thérapeutiques ;
- valider scientifiquement les nouvelles connaissances médicales en vue d'un repérage des innovations thérapeutiques et de la mise en oeuvre de stratégies de diffusion dans le système de santé.
Depuis 1993, chaque année, par circulaire, le ministère en charge de la santé (direction de l'hospitalisation et de l'organisation des soins) lance un appel à projets de recherche permettant aux équipes hospitalières de déposer des dossiers en vue d'obtenir leur financement dans le cadre de l'enveloppe annuelle disponible.
L'affichage de thématiques spécifiques à partir de 1994 a permis un pilotage national en fonction des priorités de santé publique retenues et en tenant compte d'appels à projets spécifiques relevant d'autres organismes publics, tout en laissant une part de liberté aux investigateurs pour le choix d'autres thèmes.
Il convient de remarquer que parmi les nouvelles thématiques retenues pour l'année 2011 figurent la nutrition et l'obésité, ce qui constitue un progrès majeur.
B. LA STRUCTURATION DE LA RECHERCHE AUTOUR D'ENSEMBLES AYANT UNE RÉELLE MASSE CRITIQUE
1. La mutualisation des infrastructures
Les sciences du vivant ont recours à des technologies de plus en plus perfectionnées, nécessitant des équipements de pointe dont les coûts sont particulièrement élevés.
Compte tenu du caractère limité des budgets pour financer ce genre d'équipements, ils doivent faire l'objet d'une mutualisation. C'est ainsi que s'est imposé le concept de « plate-forme » qui consiste à regrouper sur un même site des équipements et des moyens humains destinés à offrir à une communauté d'utilisateurs des ressources technologiques de haut niveau.
Les plates-formes sont ouvertes aux équipes du site, mais aussi aux expérimentateurs extérieurs, quel que soit leur rattachement (organismes publics, entreprises...).
Les plates-formes obéissent à de grandes thématiques. Il existe désormais un label national : les plateformes « Infrastructures Biologie, Santé et Agronomie » (IBiSA).
a) Exemple de mutualisation des infrastructures : les plateaux et plateformes protéomiques de l'INRA
La protéomique s'est fortement développée ces dernières années grâce, d'une part, aux progrès de la spectrométrie de masse et, d'autre part, à l'augmentation exponentielle des séquences de génomes disponibles. La démarche classique de l'analyse protéomique consiste, dans un premier temps, à séparer les protéines présentes dans une cellule ou dans un compartiment cellulaire. Chaque protéine d'intérêt est ensuite hydrolysée en fragments (c'est-à-dire en peptides). La spectrométrie de masse permet de mesurer précisément la masse des différents peptides obtenus lesquels constituent, dans leur ensemble, la signature de la protéine. La comparaison de ces masses avec les masses théoriques, calculées à partir des séquences issues des génomes, permet, généralement, d'identifier la protéine.
La protéomique s'est d'abord développée à l'INRA autour de thématiques liées au végétal mais elle s'intègre, de plus en plus, à tous les domaines de recherche de l'Institut. Elle permet, par exemple, d'identifier la variabilité existant au sein d'une espèce végétale afin de sélectionner les variétés ayant les propriétés les plus intéressantes ou encore de comprendre comment une bactérie s'adapte à un stress technologique, là aussi, afin d'améliorer la sélection de souches.
Elle permet, enfin de comparer les protéomes d'une cellule dans des conditions différentes et ainsi d'identifier des protéines, marqueurs d'un état cellulaire donné.
Afin de répondre à cette forte évolution dans le domaine, de nombreuses unités INRA se sont équipées de matériel chromatographique et électrophorétique performant permettant la séparation des protéines. Les spectromètres de masse, quant à eux, appartiennent à la catégorie des matériels lourds ayant des coûts d'achat et d'entretien qui nécessitent une mutualisation au niveau de plusieurs unités ou au niveau d'un centre et qui sont souvent acquis avec l'aide financière des régions.
Huit plateaux ou plates-formes de spectrométrie de masse pour la protéomique ont émergé ces 5 dernières années à l'INRA. Ils sont de tailles variables, autonomes ou adossés à des unités de recherche, parfois insérés dans une génopole et parfois sous co-tutelle avec le CNRS. Ils possèdent les équipements et les compétences en spectrométrie de masse permettant de répondre aux différents besoins de la communauté scientifique dans le domaine de la protéomique et sont ouverts prioritairement aux équipes INRA.
Les ingénieurs et responsables des plateaux et plates-formes sont souvent partenaires à part entière des équipes de recherche dans les programmes qui intègrent des approches protéomiques. La réussite des analyses protéomiques et donc des programmes de recherche est fortement dépendante de la qualité de la préparation des échantillons, étape-clé qui doit être menée par l'équipe de recherche en concertation précoce et étroite avec le personnel des plateaux et plates-formes qui assure l'identification des protéines.
b) Une initiative encouragée au niveau européen
La mutualisation des infrastructures de recherche est encouragée au niveau européen.
Les Infrastructures de recherche (IR) sont définies par la Commission européenne comme des installations, équipements, ressources et services liés utilisés par la communauté scientifique pour d'une part conduire une recherche de pointe et, d'autre part, transmettre, échanger et préserver la connaissance.
Les infrastructures de recherche comprennent les grands équipements, les collections, archives, infrastructures en ligne basées sur les technologies de l'information et de la communication et de manière générale toute entité de nature unique, utilisée pour la recherche.
Avec un budget global de 1,7 milliard d'euros annoncé par la Commission européenne dans le septième programme cadre de recherche, l'Europe soutient d'une part les infrastructures déjà existantes et leur accès à la communauté scientifique et, d'autre part, le développement de nouveaux projets.
Les objectifs du programme de soutien aux infrastructures de recherche sont triples. D'abord, il vise à optimiser l'utilisation et le développement des meilleures infrastructures de recherche existantes en Europe.
Ensuite, ce programme aide à créer, dans tous les domaines de la science, de nouvelles infrastructures de recherche d'intérêt paneuropéen et nécessaires à la communauté scientifique européenne ;
Enfin, il soutient la mise en oeuvre du programme et le développement des politiques dans le domaine des infrastructures de recherche.
Ces objectifs se déclinent en plusieurs appels d'offres entre 2007 et 2013 destinés à assurer le soutien aux infrastructures de recherche.
Six projets dans le domaine des sciences du vivant ont été retenus par ESFRI 38 ( * ) et inscrits sur la feuille de route des infrastructures de recherche en 2006. La feuille de route a fait l'objet d'une mise à jour en 2008 et 4 nouvelles infrastructures dans le domaine des sciences biomédicales ont été inscrites dans la version 2008. Ces infrastructures de recherche ont la particularité d'être distribuées et structurées en réseau comme la plupart des infrastructures de recherche en sciences de la vie.
L'une de ces infrastructures de recherche est coordonnée par l'INSERM. Il s'agit d'ECRIN (European Clinical Research Infrastructure Network).
ECRIN est l'infrastructure européenne de recherche clinique dont l'objectif est de promouvoir et faciliter les recherches cliniques multinationales à l'échelle européenne . ECRIN repose sur la connexion de réseaux nationaux de centres d'investigation clinique et d'unités d'essais cliniques. Il s'agit d'une infrastructure distribuée, fondée sur des centres de compétence capables de fournir des services intégrés pour la conduite d'essais cliniques en Europe. Ces services seront proposés aux utilisateurs grâce à un réseau de correspondants dont le rôle est d'une part de structurer la recherche clinique en Europe en développant des pratiques et des procédures harmonisées, répondant aux critères de qualité que la recherche clinique exige, et d'autre part de participer à la réalisation d'études cliniques internationales.
Dans le cadre du 7 e programme cadre de recherche, une partie d'ECRIN sera consacrée à la nutrition.
2. Le regroupement des unités de recherche
La mutualisation des infrastructures conduit forcément à une concentration des unités de recherche autour des plateformes.
Ce processus est également encouragé par la nécessité de constituer des équipes de recherche interdisciplinaires afin d'appréhender la complexité du vivant.
En effet, l'interdisciplinarité exige le regroupement de chercheurs de spécialités différentes et impose donc une taille minimale aux unités de recherche.
Dans ce but, les instituts de recherche associés aux universités et aux hôpitaux universitaires ont créé des structures regroupant plusieurs unités de recherche afin d'atteindre une taille critique suffisante pour leur donner une visibilité nationale, voire internationale.
Les instituts fédératifs de recherche (IFR) par exemple rassemblent des unités de recherche relevant de différents partenaires institutionnels autour d'une stratégie scientifique commune pour renforcer la synergie entre les équipes, augmenter la visibilité de leurs travaux et optimiser l'usage des moyens techniques dont elles disposent.
Ainsi, l'Institut Fédératif de Recherche Bio-Médicale de Toulouse (issu de la fusion de deux IFR) regroupe 835 personnes représentant l'essentiel des forces de recherche en physiopathologie humaine de Toulouse sur la base de quatre grandes thématiques :
- cardiovasculaire, métabolisme et nutrition,
- cancer,
- immunologie et maladies infectieuses,
- génétique fonctionnelle.
Cet IFR s'appuie sur deux plateformes et plateaux techniques de très haut niveau en liaison avec les plateformes technologiques de la Genotoul.
La plateforme ANEXPLO propose la création et l'exploration fonctionnelle de modèles animaux physiopathologiques (souris, rats, hamsters et porcs) ainsi que leur analyse phénotypique (marqueurs biologiques et histomorphologiques)
La plateforme technique de Biothérapie-vectorologie et d'Ingénierie cellulaire (BIVIC), créée avec le soutien de l'hôpital, propose une aide technique et assure la formation de personnels pour tout projet nécessitant la production de vecteurs viraux recombinants ou la production de cellules à usage thérapeutique.
La stratégie scientifique des IFR s'articule généralement autour de 6 actions :
- susciter et soutenir financièrement des projets scientifiques transversaux ;
- développer des méthodologies innovantes au sein des plates-formes existantes ;
- poursuivre une politique de mutualisation ;
- accueillir de nouvelles équipes ;
- poursuivre les actions d'animation et s'engager dans une politique de communication ;
- stimuler et valoriser le partenariat avec les autres structures de recherche, l'hôpital et l'industrie.
C. LA CRÉATION DE L'ALLIANCE NATIONALE POUR LES SCIENCES DE LA VIE ET DE LA SANTÉ (AVIESAN)
1. Les objectifs de l'AVIESAN
En France, la recherche dans le domaine des sciences de la vie et de la santé est répartie entre les grands organismes de recherche (INSERM, CNRS, INRA, INRIA, CEA, IRD, Institut Pasteur), les universités et les centres hospitaliers universitaires. Cette fragmentation de la recherche entre plusieurs entités rend difficiles non seulement la définition de priorités nationales, mais également la gestion administrative et financière d'unités de recherche dépendant de plusieurs tutelles ainsi que l'utilisation rationnelle des ressources affectées à la recherche.
La création de l'alliance nationale pour les sciences de la vie et de la santé (AVIESAN) vise donc à instaurer une coopération institutionnelle entre les grands acteurs de la recherche française pour améliorer la cohérence de leurs actions. Par ailleurs, la mission de coordination de la recherche médicale confiée à l'INSERM est étendue aux sciences de la vie et de la santé.
Concrètement, AVIESAN obéit à six objectifs :
- coordonner la programmation scientifique et la mise en oeuvre opérationnelle de la recherche en sciences de la vie et de la santé ;
- donner un nouvel essor à la recherche translationnelle en accélérant le transfert des connaissances fondamentales vers leurs applications cliniques ;
- favoriser la transdisciplinarité en ouvrant la biologie et la médecine aux apports des mathématiques, de la physique, de la chimie, de l'informatique, des sciences de l'ingénieur, des sciences humaines et sociales ;
- veiller à la cohérence des projets en matière de thématiques et d'infrastructures ;
- assurer la valorisation clinique, économique et sociale des connaissances, en facilitant notamment les partenariats industriels ;
- définir des positions communes en matière de recherche européenne et de coopération internationale ;
- harmoniser et simplifier les procédures administratives des laboratoires en vue de libérer la créativité et l'excellence des équipes.
La mise en oeuvre de ces objectifs se fera au sein des 10 instituts thématiques multi-organismes, (les ITMO), dont le rôle principal sera d'animer la réflexion stratégique au sein de leur propre communauté scientifique.
Selon la convention de création de l'alliance nationale pour les sciences de la vie et de la santé, les ITMO répondent à deux enjeux majeurs.
D'une part, ils permettent de disposer au niveau national de capacités d'analyse stratégique et de programmation nouvelles, en associant les meilleurs scientifiques, quelle que soit leur appartenance, et participer à l'animation des communautés scientifiques concernées (coordination scientifique).
D'autre part, ils favorisent le développement de grands pôles de recherche et de grands projets, et la constitution de ressources biologiques et informatiques par des actions décidées conjointement par des universités et des opérateurs de recherche nationaux (coordination opérationnelle).
Deux instituts thématiques ont vocation à s'intéresser à la recherche sur l'obésité : l'institut « circulation, métabolisme, nutrition » et l'institut de santé publique.
2. L'institut thématique « circulation, métabolisme, nutrition »
Cet institut couvre les maladies du coeur et des vaisseaux, des tissus endocrines, du foie, du rein, de l'appareil digestif, des os et des articulations. Ces maladies touchent des organes spécifiques, mais elles ne peuvent être comprises et soignées sans prendre en compte les nombreuses interactions entre l'ensemble de l'organisme et son milieu.
Les aspects transversaux de la physiologie et de la pathologie constituent donc un enjeu d'autant plus important que les différentes maladies concernées procèdent de mécanismes souvent largement communs.
Cinq enjeux scientifiques ont été retenus :
- l'étude gène-fonction et interactions génome-environnement : l'accès à la séquence de nombreux gènes nouvellement identifiés ouvre la voie à l'identification des tissus qui les expriment, à des études gène-fonction approfondies et au développement de nouveaux modèles expérimentaux ;
- l'identification des mécanismes initiateurs des maladies, cellulaires et moléculaires : les facteurs d'initiation de la maladie restent inconnus. De nouvelles hypothèses sont testées comme la part d'événements stochastiques, l'intervention précoce, périnatale ou prénatale, de facteurs externes ou le rôle de facteurs d'environnement multiple. Ces maladies posent en aval la nécessité de disposer de biomarqueurs et de paramètres prédictifs du déclenchement ou de la progression de la maladie ;
- l'étude des mécanismes de progression de la maladie jusqu'à la destruction tissulaire : l'importance de l'inflammation dans la destruction tissulaire et la progression de nombreuses maladies, souvent chroniques, font des mécanismes de l'inflammation et des mécanismes locaux d'angiogénèse, de réparation et de cicatrisation tissulaire, de l'immunité innée et adaptative et de leur interaction avec les tissus des axes prioritaires de recherche ;
- l'étude des effets du vieillissement ;
- le développement de thérapies innovantes : l'inadaptation fréquente des traitements disponibles dans de nombreuses maladies chroniques conduit à chercher des traitements innovants, plus individualisés.
3. L'institut de santé publique
La recherche en santé publique et la recherche clinique sont des éléments indispensables à l'élaboration des politiques de santé. Non seulement elles permettent de rendre le fonctionnement du système de santé plus efficient, y compris la prévention, et augmentent la qualité des soins, mais elles fournissent également les bases scientifiques nécessaires aux décisions de santé publique.
Le périmètre d'action de l'institut de santé publique inclut à la fois l'ensemble des disciplines qui concourent à la recherche en santé publique ainsi qu'à la formalisation et à la mise en oeuvre des protocoles de recherche clinique (épidémiologique, biostatistiques, sciences humaines et sociales appliquées à la santé, toxicologie, méthodologie de la recherche clinique) et des axes de recherche d'intérêt prioritaire par rapport aux questions contemporaines de santé : relations santé-environnement-travail-modes de vie ; handicaps, dépendance et autonomie ; interaction des déterminants de la santé etc.
Pour faciliter les décisions de tous les acteurs du système de santé, l'analyse de tous les déterminants de la santé est essentielle. Trois dimensions sont à considérer :
- individuelles (l'influence des caractéristiques personnelles sur la santé de l'individu) ;
- environnementales (l'influence des produits industriels, de consommation ou alimentaires, de la pollution, des médicaments, etc.) ;
- organisationnelles et institutionnelles (l'influence des choix stratégiques sur le système de soins et son usage par la population).
Certaines de ces analyses nécessitent la réalisation d'études, dites de cohorte, portant sur une population nombreuse (statistiquement représentative de l'objet d'analyse).
L'institut de santé publique a placé comme première priorité de son action le soutien au développement de ce que l'on appelle aujourd'hui "les grandes infrastructures de recherche" dans le champ de la clinique et de la recherche en santé publique . Ces infrastructures constituent une puissante incitation au regroupement des équipes de recherche autour d'elles.
L'institut a également la responsabilité de stimuler le développement de travaux de recherche dans trois domaines en particulier :
- le fonctionnement et la gestion du système de santé notamment en matière de prévention, de diagnostic et de prise en charge des pathologies ;
- les politiques publiques et de santé, et leur impact direct ou indirect sur la santé ;
- les politiques de prévention dans des domaines où les risques pour la santé sont étroitement liés à des comportements individuels et collectifs : la prévention de la consommation et de la dépendance aux drogues (tabac, alcool, cannabis principalement) ; la nutrition en lien avec l'obésité et ses conséquences prévisibles sur la morbidité et la mortalité.
II. DES OBSTACLES PERSISTANTS À UNE MEILLEURE RECHERCHE
Les sciences du vivant ont fait l'objet d'importantes restructurations pour encourager l'interdisciplinarité, la recherche translationnelle et le partage d'équipements indispensables mais coûteux.
Néanmoins, aux dires des équipes de recherche rencontrées par votre rapporteur, la recherche française reste confrontée à de nombreux obstacles au quotidien.
A. LES OBSTACLES COMMUNS À TOUTES LES DISCIPLINES
1. La multiplicité des financements
Le financement de la recherche en France se fait essentiellement par projet. Les équipes répondent aux appels à projet des organismes de financement à travers des dossiers qui sont évalués et soumis à un processus de sélection.
Néanmoins, selon les informations obtenues par votre rapporteur, lorsque le projet est retenu, les sommes allouées ne couvrent jamais l'intégralité du coût dudit projet et les chercheurs sont obligés de chercher d'autres subventions.
Cette fragmentation des financements constitue un obstacle majeur à une recherche efficace dans la mesure où les chercheurs perdent énormément de temps à constituer des dossiers. En outre, elle génère une bureaucratie importante à laquelle les chercheurs ne sont ni préparés ni destinés.
Les exemples suivants illustreront cette situation.
Dès 2001, sous l'impulsion du chercheur Marie-Aline Charles, la mise en place d'une enquête d'envergure sur les déterminants pré et postnatals précoces du développement et de la santé de l'enfant a été étudié.
Néanmoins, il a fallu deux ans et la recherche de 12 financements pour que la future cohorte EDEN commence en 2003 à recruter des femmes enceintes aux CHU de Poitiers et de Nancy.
De même, lors de sa rencontre avec Dominique Langin, directeur-adjoint de l'I2MC à Toulouse, votre rapporteur a appris que ce dernier avait mis 2 ans pour trouver les 300 000 euros nécessaires au développement d'un protocole financé par 5 partenaires.
Par conséquent, les programmes de recherche étant généralement financés sur trois ans, il reste un an à son équipe pour réaliser le travail de recherche, deux ans ayant été perdu à « boucler » financièrement le projet.
Loin d'être des exceptions, ces deux exemples reflètent le quotidien des chercheurs.
En outre, les règles comptables sont inadaptées à cet état de fait. En effet, aussi bien les financements que la comptabilité obéissent au principe de l'annualité. Néanmoins, tant que l'ensemble des subventions nécessaires au projet de recherche n'ont pas été obtenues, ce dernier ne peut pas commencer... et les crédits déjà accordés ne peuvent pas être utilisés.
Par conséquent, les chercheurs sont amenés à réaliser des montages financiers délicats pour se soumettre aux règles de la comptabilité publique sans perdre les subventions qu'ils reçoivent, échelonnées dans le temps. Un assouplissement desdites règles afin d'autoriser la pluriannualité des financements est requis.
2. Les limites de l'Agence nationale de la recherche
La création de l'Agence nationale de la recherche (ANR) en 2007 a permis d'accroître le nombre de projets de recherche, venant de toute la communauté scientifique, financés après mise en concurrence et évaluation par les pairs.
En outre, elle a contribué à diminuer le nombre de guichets de financement.
Néanmoins, selon de nombreux chercheurs rencontrés par votre rapporteur, les mécanismes de l'ANR se heurtent à certaines limites.
D'abord, les sommes distribuées restent relativement faibles (le directeur de l'I2MC de Toulouse a avancé le chiffre de 60 000 euros par équipe et par an pour les sciences de la vie), ce qui oblige les chercheurs ayant obtenu l'attribution d'une subvention de cet organisme à chercher des financements complémentaires.
Ainsi, l'ANR n'a pas réussi à s'imposer comme guichet unique du financement public de la recherche française.
Par ailleurs, et malgré l'augmentation de la part des projets « blancs » (projets non thématiques) par rapport aux projets thématiques, il semblerait que l'ANR permette difficilement à des équipes d'émerger.
En effet, aux dires des chercheurs, les comités de sélection se révèlent assez conservateurs et bien que l'intérêt du projet devrait être jugé au cas par cas, permettant à de nouvelles équipes d'être tirées vers l'excellence, dans les faits, la renommée du chercheur porteur du projet de recherche joue in fine un rôle déterminant dans la sélection des projets.
Cet état de fait est d'autant plus mal vécu par les chercheurs qu'il n'existe pas d'évaluation scientifique contradictoire des projets présentés et ceux-ci se plaignent que la décision de refus d'un projet soit souvent mal ou pas étayée scientifiquement.
Enfin, les champs de recherche retenus par l'ANR ne seraient pas forcément en phase avec les priorités stratégiques retenues par les établissements de recherche, les ITMO et les alliances.
3. La multiplicité des évaluations
a) L'évaluation réalisée par l'Agence de l'Evaluation de la Recherche et de l'Enseignement Supérieur (AERES)
La mise en place de l'Agence de l'Evaluation de la Recherche et de l'Enseignement Supérieur (AERES) en 2006 traduit une double volonté des pouvoirs publics.
Il s'agissait de doter le pays d'un outil d'évaluation de la qualité des établissements d'enseignement supérieur et des organismes de recherche et de confier à une instance unique les missions d'évaluation des établissements, des unités de recherche et des formations, jusqu'alors assumées de manière éclatée par différentes structures.
Ainsi, l'AERES a remplacé le Comité national d'évaluation des établissements publics à caractère scientifique, culturel et professionnel (CNE), la Mission scientifique, technique et pédagogique (MSTP) et le Comité national d'évaluation de la recherche (CNER). Par ailleurs, elle a repris les compétences d'évaluation des unités de recherche jusqu'alors assurées par les commissions internes de chaque organisme de recherche (CoNRS, commission scientifique spécialisée de l'INSERM, etc.).
Chaque commission reste compétente pour l'évaluation des personnels de son organisme.
Si la création de l'AERES a instauré une harmonisation dans la procédure d'évaluation des unités de recherche et des établissements d'enseignement supérieur, elle n'a pas réduit le nombre des évaluations auxquelles sont soumis les chercheurs.
L'évaluation commanditée par l'AERES est une procédure lourde et coûteuse 39 ( * ) : 6 mois avant la visite de l'organisme de recherche par le comité d'évaluation, un questionnaire très complet est envoyé à ce dernier.
Après la visite pendant laquelle l'ensemble des équipes de recherche sont entendues, un rapport est rédigé par le comité d'évaluation, qui est envoyé à l'organisme de recherche pour lui permettre de faire ses observations et une note est attribuée à chaque unité de recherche(C, B, A ou A+).
b) L'évaluation réalisée par les organismes de recherche
Les établissements publics à caractère scientifique et technologique (EPST) restent cependant responsables de l'évaluation et de la notation des chercheurs.
En outre, l'AERES n'est pas chargée de l'accréditation des unités de recherche, qui constitue une prérogative des établissements publics à caractère scientifique et technologique.
Par conséquent, même si l'évaluation de l'AERES ne devrait pas être complétée par une évaluation de la part de ces derniers, dans les faits, lesdits organismes sont amenés à la réexaminer attentivement avec le directeur de l'unité concernée dès que la note attribuée est un B ou un C.
D'après les informations obtenues par votre rapporteur, aucune unité notée C n'a été reconduite par l'INSERM. Néanmoins, dans la mesure où les chercheurs sont des fonctionnaires, les EPST ont le devoir de leur trouver une nouvelle affectation.
En ce qui concerne les unités notées B, 40 % ont été renouvelées. En effet, l'évaluation de l'AERES ne tient pas compte des stratégies de recherche des EPST. Ce dernier peut donc souhaiter conserver une unité de recherche qui, certes, n'est pas encore excellente, mais correspond à une priorité de l'organisme de recherche. Ainsi, la répartition des notes pour les équipes de recherche en matière de santé publique et recherche clinique de la vague D était la suivante : 10 % de A+ et de C, 30 % de A et 50 % de B.
Compte tenu de l'importance stratégique de ce type de recherche, il est dans l'intérêt de l'INSERM de soutenir non seulement les équipes A+ et A, mais également les équipes B afin de renforcer leur qualité et s'assurer qu'un grand nombre d'entre elles, lors de la prochaine évaluation, améliorent leur notation.
Par ailleurs, l'évaluation peut intervenir à un moment peu favorable pour l'unité : la mise en place de protocoles, la reconstitution d'une équipe, l'orientation vers un « nouveau » sujet d'étude, des retards pris dans le projet en raison de l'octroi tardif des financements etc. sont autant de facteurs qui peuvent temporairement jouer en défaveur de l'unité de recherche.
A cet égard, il convient d'insister qu'il serait naïf de croire que toutes les équipes de recherche dans toutes les disciplines peuvent produire régulièrement des études de grande qualité au vu des fluctuations des financements et des mouvements au sein de la population étudiante, qui constitue une main d'oeuvre déterminante dans les équipes de recherche.
Enfin, votre rapporteur souhaite rappeler les propos de l'ancien directeur de l'INSERM qui estimait que si « l'excellence » concerne les équipes A+ et A (soit respectivement 26 % et 41 % des équipes de la vague D évaluées par l'AERES), « B, c'est bien !». Néanmoins, la course à l'excellence tend à disqualifier les équipes classées B (et les personnels qui les composent) alors que l'objectif recherché devrait être au contraire de les aider à se hisser à un meilleur niveau.
|
L'excellence, un terme galvaudé Dans son rapport sur la loi de finances rectificative pour 2010 (concernant le grand emprunt), le rapporteur général de la commission des finances du Sénat faisait la remarque suivante : « A titre liminaire, votre rapporteur général souhaiterait mettre en garde contre un usage excessif du mot « excellence » qui qualifie la quasi-totalité des investissements financés notamment dans le cadre de cette mission : instituts thématiques d'excellence, projets thématiques d'excellence, pôles d'excellence, campus d'excellence, laboratoire d'excellence... Or, selon le mot de Talleyrand « Tout ce qui est excessif est insignifiant ». La recherche systématique de l'excellence est une ambition légitime dont la crédibilité dépendra avant tout des résultats obtenus, l'excellence d'un organisme se définissant par comparaison avec d'autres organismes ». Votre rapporteur rappelle ainsi que l'évaluation des unités de recherche en sciences de la vie de la vague D (2010/2013) s'est traduite par l'attribution à 20 % des équipes d'une note A+, 45 % des équipes d'une note A, 30 % des équipes d'une note B et 5 % des équipes d'une note C. Ces éléments chiffrés montrent donc que seuls 5 % des équipes de recherche posent de réels soucis et que 65 % des équipes sont compétitives au niveau international. |
c) Les évaluations réalisées par les agences de financement
La notation de l'AERES n'a pas de conséquence directe en matière de financement des projets dans la mesure où, quelle que soit la note obtenue par l'unité de recherche, cette dernière doit chercher des financements à travers les appels à projet.
Par ailleurs, tout projet sélectionné est soumis à une évaluation. Concrètement, les équipes de recherche doivent fournir un dossier expliquant l'état d'avancement du projet, les sommes utilisées etc. Dans la mesure où chaque projet est financé par plusieurs organismes, il y a donc autant de dossiers d'évaluation à remplir que de partenaires financiers, ce qui engendre une grande bureaucratie et une baisse d'efficacité.
4. Un métier toujours pas assez valorisé et soumis à une pression croissante
a) Une rémunération peu attractive
D'abord, les chercheurs entrent tard dans la vie active et doivent souvent, après leur thèse, vivre dans la précarité pendant plusieurs années avant d'obtenir une titularisation.
En outre, la rémunération des chercheurs reste peu attractive.
Il est donc peu étonnant que les meilleurs éléments se détournent de la recherche publique française. A cet égard, il n'est pas anodin que certains postes proposés par l'INSERM et le CNRS, deux organismes dont le prestige n'est plus à démontrer, soient restés vacants en 2010 parce que les candidats qui avaient été sélectionnés les ont finalement refusés, faute d'attrait.
Dans un rapport d'avril 2007, la Commission européenne a comparé les rémunérations des chercheurs du secteur public et du secteur privé.
Salaires moyens annuels des chercheurs des 25 pays
de
l'Union européenne et des pays associés
tenant compte de la
parité du pouvoir d'achat
et de la répartition des chercheurs
par ancienneté
|
Pays |
Salaires |
|
Autriche Suisse Israël Pays-Bas Luxembourg Belgique Allemagne Royaume-Uni Chypre Irlande France Suède Danemark Norvège Malte Espagne Slovénie République tchèque Finlande Italie Islande Portugal Grèce Lituanie Hongrie Croatie Turquie Pologne Lettonie Estonie Slovaquie Roumanie Bulgarie |
60.530 59.902 59.580 56.721 56.268 55.998 53.358 52.776 50.549 49.654 47.550 47.143 43.669 41.813 40.342 38.873 37.970 36.950 36.646 34.120 33.801 33.334 30.835 29.660 27.692 27.063 26.250 21.591 21.580 21.053 18.282 13.489 9.770 |
Source : Commission européenne 2007
Il apparaît que les salaires des chercheurs français, en tenant compte de la parité du pouvoir d'achat, sont bien inférieurs à ceux de leurs homologues autrichiens, allemands, israéliens, suisses, néerlandais, luxembourgeois ou anglais.
En outre, les carrières sont lentes et les possibilités de promotion limitées.
Plus généralement, la prise en compte des différentes activités est insuffisante. Ainsi, les directeurs des instituts fédératifs ne font l'objet d'aucun « allégement » et sont évalués sur leurs seules activités de recherche, alors que de facto ils consacrent un temps considérable à la gestion de cette structure.
De même, il existe peu de possibilités d'évolution et de modulation au cours de la carrière, alors même que tous les chercheurs ne peuvent maintenir l'excellence scientifique pendant l'intégralité de leur vie active.
b) Un métier soumis à une pression croissante
Les contraintes du métier de chercheur ne doivent pas être sous-évaluées : les journées sont souvent longues, tributaires d'expériences qui doivent être surveillées. Ce métier exige en outre une grande flexibilité d'esprit puisque les chercheurs sont soumis, en plus de leur recherche, à des obligations d'enseignement, voire, lorsqu'ils sont également praticiens hospitaliers, à la nécessité d'accueillir et soigner des patients.
A cette surcharge de travail chronique liée à ces activités s'ajoute une perte de temps croissante à rédiger des dossiers dans le cadre d'appels à projet ou d'évaluation, à gérer de multiples lignes budgétaires compte tenu de la fragmentation des financements ou encore à siéger dans des comités d'évaluation.
Aucune profession n'est soumise à une telle évaluation permanente qui, pour beaucoup de chercheurs, est assimilée à une véritable défiance à leur égard.
En outre, avec un taux de sélection des projets de 20 % à l'ANR, la concurrence est très forte entre les équipes et la pression psychologique pesant sur les chercheurs afin de rester créatifs et compétitifs ne doit pas être sous-estimée.
5. Une réduction importante des fonctions « support »
Par ailleurs, la réduction croissante des postes permanents liées à des fonctions « support » (techniciens, bioinformaticiens, personnel administratif) oblige les chercheurs à consacrer un temps croissant à des tâches qui ne relèvent théoriquement pas de leurs compétences.
Pis, leurs recherches peuvent s'en trouver entravées. C'est ainsi qu'à Nantes, une nouvelle animalerie a été inaugurée au sein de l'Institut de Recherche Thérapeutique (IRT) en septembre 2009. Cependant, faute d'un nombre suffisant de personnel, la partie destinée à l'hébergement des animaux transgéniques n'est pas opérationnelle, empêchant toute expérimentation.
De même, à l'institut fédératif de Toulouse, il manquerait 50 bioinformaticiens pour réaliser le traitement des données. L'intérêt de plateaux techniques très performants est donc limité s'ils ne s'accompagnent pas de la création des postes nécessaires à leur utilisation.
Cette situation est directement liée à la précarisation des fonctions « support » qui ne bénéficient plus de postes pérennes mais sont occupées par des étudiants et des contractuels financés à travers les appels à projet.
Ces derniers sont formés par le laboratoire, mais une fois le savoir-faire acquis, l'absence de perspective de carrière dans la recherche publique les pousse à chercher un meilleur emploi à l'étranger ou dans le secteur privé.
Les laboratoires sont ainsi confrontés à un turn-over élevé et rencontrent des difficultés de recrutement.
6. L'illisibilité du paysage français de l'enseignement supérieur et de la recherche encore accrue par le grand emprunt
L'une des critiques adressées périodiquement à la recherche française concerne son manque de visibilité internationale, alors même qu'elle dispose d'équipes de très grande qualité et reconnues à l'étranger.
Cette situation est notamment liée à la coexistence d'universités et d'EPST. Les dernières réformes n'ont fait qu'accroître l'illisibilité du paysage de l'enseignement supérieur et de la recherche, comme le rappelle le rapporteur général Philippe Marini dans le rapport précité :
« Le projet de loi de finances rectificatives annonce, dans le cadre de la présentation des investissements financés par l'emprunt national, la création d'une série de nouvelles structures ou de nouvelles appellations : instituts thématiques d'excellence, campus d'excellence, campus d'innovation technologique, instituts hospitalo-universitaires... Cette énumération vient s'ajouter aux récents « campus prometteurs », et « campus innovants » labellisés dans le prolongement de l'opération « Campus » de rénovation immobilière.
Ces dernières créations enrichissent elles-mêmes une liste déjà bien longue de structures créées il a y moins de cinq ans, au fil des différentes réformes relatives à la recherche ou à l'enseignement supérieur.
Rappelons que la loi du 18 avril 2006 de programme pour la recherche a notamment créé les pôles de recherche et d'enseignement supérieur (PRES), les réseaux thématiques de recherche avancée (RTRA), les centres thématiques de recherche et de soins (CTRS), les établissements publics de coopération scientifique (EPCS) et les fondations de coopération scientifique (FCS). En 2007, la loi relative aux libertés et responsabilités des universités a donné la possibilité de créer des fondations universitaire ou partenariales ; en 2008, la loi de modernisation pour l'économie a mis en place les fonds de dotation....
[...] Quoi qu'il en soit, et même si ces appellations prennent juridiquement une forme connue ou ne constitueront qu'un nouveau verbiage, le paysage de l'enseignement supérieur et de la recherche devient particulièrement délicat à retracer. Dans ces conditions, votre rapporteur général souhaite que l'évaluation des projets financés par l'emprunt national en matière d'enseignement supérieur et de recherche puisse apprécier la cohérence de l'ensemble des structures qui composent le paysage français de la recherche et de l'enseignement supérieur.
Le programme d'investissements d'avenir doit être un facteur de clarification et non un facteur de complexité supplémentaire. Certains indicateurs, comme les parts respectives des établissements, des étudiants, et des chercheurs concernés par une logique de regroupement ou le pourcentage des étudiants concernés par la délivrance d'un diplôme unique, montrent que cette orientation devrait être suivie. »
B. LES OBSTACLES SPÉCIFIQUES À LA RECHERCHE EN MATIÈRE D'OBÉSITÉ
1. AVIESAN : une utilité théorique mais qui reste à démontrer dans les faits
Dans son rapport de novembre 2008, le comité international d'évaluation de l'INSERM faisait le constat suivant :
« Le secteur français de la recherche dans le domaine des sciences de la vie et de la santé est très fragmenté et caractérisé par un grand nombre d'organismes gouvernementaux dont les missions et les portefeuilles de recherche se recoupent, avec des administrations redondantes.
Cette structure organisationnelle complexe, caractérisée par de multiples entités qui dirigent et financent la recherche dans ce domaine, va à l'encontre d'une planification stratégique nationale efficace, complique inutilement la vie des scientifiques et compromet sérieusement l'utilisation efficace et performante des précieuses ressources de recherche.
Plus particulièrement, en ce qui concerne l'INSERM ; en effet, bien que cet organisme soit chargé d'une mission globale de recherche dans le domaine biomédical, il ne contrôle pas la majorité des ressources allouées pour cette mission par le gouvernement français. De manière générale, le comité a observé que l'INSERM avait la responsabilité, mais pas l'autorité suffisante, pour mener à bien sa mission de direction et de coordination des recherches nationales dans ce domaine. »
L'alliance pour les sciences de la vie et de la santé a pour but de remédier à ces inconvénients et certaines avancées sont déjà perceptibles. Ainsi, selon le directeur de l'ITMO « Métabolisme, circulation, nutrition », l'INSERM et le CNRS ont harmonisé leurs concours et parlent d'une seule voix face aux universités.
Néanmoins, et tout en tenant compte du fait que l'AVIESAN est une structure jeune, elle a du mal à s'imposer dans le paysage de la recherche française.
En effet, en l'absence d'un budget de financement propre et de personnels dédiés, les instituts thématiques restent virtuels et n'ont pas réellement de pouvoir. Le rapport de force avec les EPST ne joue pas en faveur des ITMO car ces derniers sont dans l'incapacité matérielle et financière d'imposer des décisions.
Par conséquent, ils sont vécus par la plupart des chercheurs comme une couche « administrative » supplémentaire dont l'intérêt n'est pas manifeste puisqu'ils ne sont chargés ni du financement, ni de l'évaluation des équipes.
En outre, toutes les directions des EPST ne sont pas disposées à perdre leurs prérogatives et les coopérations entre les organismes de recherche au sein des instituts thématiques sont inégales.
2. Une recherche défavorisée par les critères d'évaluation retenus
a) La toute-puissance du « facteur d'impact »...
Le nombre d'articles publiés dans des revues à fort « facteur d'impact » est devenu le critère de la productivité et de la qualité scientifique.
Le facteur d'impact est un indicateur créé dans les années 60 afin de mesurer la « consommation » des résultats scientifiques. Il propose d'analyser les articles scientifiques en prenant en compte les citations.
Il représente, pour une année donnée, le rapport entre le nombre de citations sur le nombre d'articles publiés par un journal, sur une période de référence de deux ans.
Comme rappellent Nicole Pinhas et Claude Kordon dans un article sur « Du bon usage du facteur d'impact », cet indicateur reflète l'usage des périodiques mais n'est pas conçu pour mesurer ni la qualité d'un article, ni l'impact scientifique des auteurs d'un article particulier.
En effet, le facteur d'impact se rapporte à un périodique et non à un article. Or, les articles d'une revue à fort facteur d'impact ne sont pas tous cités de manière identique. Des études statistiques ont montré que seul un petit nombre d'entre eux est souvent cité. Il n'y a donc pas vraiment de corrélation entre la fréquence de citation d'un article et le facteur d'impact du périodique dans lequel il est publié.
En outre, les facteurs d'impact de périodiques de disciplines différentes ne sont pas comparables.
Enfin, alors que le facteur d'impact visait à mesurer la réputation d'une revue, il est de plus en plus utilisé pour mesurer la productivité des chercheurs.
A cet égard, votre rapporteur rappelle les conclusions du rapport de l'Académie des Sciences de 2009 sur l'évaluation individuelle des chercheurs et enseignants-chercheurs :
« Les indicateurs bibliométriques peuvent se révéler très utiles lorsqu'ils sont bien utilisés, replacés dans le contexte de la discipline, et intégrés à l'évaluation qualitative. Les indicateurs bibliométriques ne peuvent pas être utilisés isolément pour effectuer un classement.
En outre, il faut donner plus d'importance aux citations des articles qu'au facteur d'impact des journaux où ils sont publiés (sauf pour le cas des jeunes chercheurs).
La qualité scientifique d'un chercheur peut être évaluée sur de nombreux autres critères que ceux fondés sur la bibliométrie, en particulier la capacité à organiser, coordonner, diriger des recherches, la rédaction de livres, la rédaction d'ouvrages de vulgarisation, le nombre de langues dans lesquelles ils sont traduits, les invitations en tant que conférencier en séances plénières, la direction de programmes internationaux ou la présidence d'une union scientifique internationale, la participation à des comités ou agences internationales, les postes de rédacteur en chef de revues internationales, l'attribution de contrats importants, la reconnaissance par des prix ou distinctions nationales ou internationales, les élections à des académies françaises ou étrangères et d'autres distinctions telles qu'une nomination à l'IUF, l'organisation d'écoles d'été, de symposiums et de congrès internationaux de haut niveau, etc..
Il convient en outre de prendre en compte les charges d'intérêt collectif, plus particulièrement celles impliquant des responsabilités importantes ».
b) ... au détriment d'une recherche privilégiant son impact en matière de santé publique
Il ne s'agit pas de relancer un énième débat sur la nécessité ou non d'orienter la recherche. Votre rapporteur est conscient que les grandes découvertes ne sont pas issues d'une commande politique, mais sont nées de l'inventivité de chercheurs.
Pourtant, et particulièrement dans le domaine de la recherche médicale, il serait naïf d'assimiler excellence à pertinence. Certaines recherches brillantes n'aboutiront pas à une application concrète justifiant a posteriori l'argent qui a été investi alors qu'une recherche plus terre à terre peut avoir un impact considérable dans la définition et le renforcement de l'efficacité des politiques de prévention par exemple.
Par conséquent, s'il est hors de question de soumettre la recherche à un carcan rigide, les autorités politiques doivent néanmoins s'assurer que les chercheurs « ne travaillent pas seulement sur, mais également pour ».
Ainsi, la recherche en santé publique reste en France particulièrement sous-dimensionnée, alors même que l'augmentation croissante des dépenses de santé rend notre système de protection sociale insoutenable financièrement à long terme.
Il apparaît donc urgent d'encourager le financement de projets de recherche visant à déterminer le coût de la prévention par rapport à une politique de santé privilégiant l'aspect curatif, ou encore visant à évaluer scientifiquement les résultats d'expérimentations menées en matière de prévention afin de sélectionner les plus efficaces et, en cas de succès, les étendre à une population plus large.
La création de l'Institut de santé publique constitue une avancée conceptuelle importante puisqu'elle reconnaît l'importance de la recherche dans ce secteur. Néanmoins, il serait souhaitable que le budget de cet institut soit à la hauteur des défis à relever.
Un effort non négligeable a certes été réalisé au profit des cohortes, longtemps parents pauvres de la recherche française. Ainsi, dans le cadre du projet de financement de très grandes infrastructures de recherche lancé en 2008, il a été décidé de soutenir 6 cohortes pendant 3 ans pour un montant total de 19,5 millions d'euros. Néanmoins, ce financement permet seulement de couvrir les coûts de mise en oeuvre des cohortes. En outre, selon les informations obtenues par votre rapporteur, la subvention du Ministère de la recherche pour la deuxième année se fait attendre (4 millions d'euros) alors même qu'elle est indispensable pour éviter toute discontinuité dans des projets aujourd'hui très engagés.
Dans le cadre du grand emprunt national de 2010, le revenu issu d'un capital de 200 millions d'euros permettra de financer sur la durée (10 ans) 5 à 10 grandes cohortes:
- les cohortes existantes afin d'assurer leur pérennité et élargir leur champ d'investigation ;
- de nouvelles cohortes pour couvrir des champs de santé publique encore peu étudiés.
Les appels à projets sont clos et les projets sélectionnés devraient être connus à la fin de l'année 2010.
Votre rapporteur rappelle qu'il est indispensable d'assurer le financement à long terme de « grosses » cohortes pour obtenir des renseignements exploitables par les chercheurs et significatifs.
3. Une recherche en matière d'obésité qui reste largement axée sur les aspects fondamentaux
A la lecture des orientations stratégiques de l'Institut Circulation, Métabolisme, Nutrition, il apparaît que la recherche française sur l'obésité privilégie essentiellement les aspects fondamentaux, notamment moléculaires et génétiques. De même, un accent particulier est mis sur l'analyse physiologique des pathologies liées à l'obésité (diabète de type 2, hypertension, stéatose hépatique, insulinorésistance, hyperlipidémie, etc.).
Les recherches en matière de neurosciences et de comportements alimentaires ne figurent pas dans le coeur du projet de cet ITMO.
Ce sentiment a été confirmé à travers les visites de laboratoires réalisées par votre rapporteur dans toute la France et ses rencontres avec les chercheurs. La recherche en matière de nutrition n'apparaît plus comme une réelle priorité de l'INSERM.
Au contraire, l'INRA a fortement investi dans ce domaine comme en témoignent l'expertise collective de 2007 sur la consommation des fruits et des légumes dans l'alimentation, enjeux et déterminants de la consommation, et l'expertise collective de 2010 sur les comportements alimentaires.
En outre, dans le cadre de la mise en place de grands
programmes à l'INRA, un "métaprogramme" intitulé
"Déterminants et Effets des Pratiques
Alimentaires" est en cours de
construction, qui s'appuiera sur
les résultats de l'expertise
collective sur les comportements
alimentaires. Ce métaprogramme
s'intéressera aux conséquences de
l'obésité et
du syndrome métabolique dans différentes populations, à
travers une approche multidisciplinaire, intégrant notamment les
sciences humaines et
sociales.
Puisque l'Institut Circulation, Métabolisme, Nutrition est « cogéré » par l'INSERM et l'INRA, il faudrait donc rééquilibrer le poids de ses trois composantes en accordant une place plus importante au volet « nutrition ».
D'une manière générale, les aspects comportementaux, sociaux, économiques et environnementaux (alimentation et activité physique) ainsi que ceux liés aux neurosciences et au marketing sont beaucoup moins soutenus financièrement.
De même, alors que de lourds investissements sont réalisés dans le domaine des « omiques », le phénotypage clinique 40 ( * ) , pourtant indispensable à l'interprétation des données des « omiques », est souvent sous-financé.
Il convient donc de s'assurer que ce type de recherches soit reconnu à leur pleine valeur et soutenu financièrement.
CINQUIÈME PARTIE : LES PROPOSITIONS
A l'issue de cette étude sur l'organisation et les perspectives de la recherche française en matière de prévention et de traitement de l'obésité, votre rapporteur souhaiterait proposer huit mesures destinées à lutter contre le développement de l'obésité aussi bien chez les adultes que chez les enfants.
Au préalable, quelques remarques s'imposent.
D'abord, votre rapporteur souhaite insister sur le fait qu'il n'existe pas une seule obésité, mais plusieurs types d'obésité qui doivent faire l'objet chacun d'une prévention et d'un traitement spécifiques.
Ainsi, les dangers de l' obésité viscérale sont souvent sous-estimés alors qu'elle joue un rôle majeur dans l'apparition de complications métaboliques. Pourtant, certaines expérimentations sur des patients souffrant d'une obésité viscérale et ayant fait un accident cardiovasculaire, ont montré qu'une modification à la marge de certaines habitudes de vie permettait une perte significative du tissu adipeux viscéral et une réduction majeure des risques qui y sont liés.
De même, l' obésité massive , compte tenu des complications métaboliques qui y sont fréquemment associées et du réel handicap qu'elle constitue pour les personnes qui en souffrent doit faire l'objet d'un traitement propre, avec un matériel adapté à la corpulence des patients.
Eu égard aux nombreux travaux déjà publiés, votre rapporteur ne prétend ni à l'originalité, ni à l'exhaustivité. Il a délibérément laissé de côté l'aspect « traitement de l'obésité », sujet largement suivi par le professeur Arnaud Basdevant, dont la nomination comme pilote du plan présidentiel de lutte contre l'obésité devrait permettre de faire avancer le dossier et de doter enfin la France d'infrastructures et d'équipes à la hauteur de l'enjeu médical que représentent les 17 % d'adultes obèses et 3,5 % d'enfants obèses.
Votre rapporteur espère également que l'annonce d'un plan triennal de lutte contre l'obésité par le président de la République français en mai 2010 se concrétisera par le lancement d'un programme cohérent et de grande ampleur visant la prévention et le traitement des obésités ainsi que le soutien à la recherche sur l'obésité.
Enfin, il n'a pas souhaité dresser une liste exhaustive des mesures à prendre (le rapport de Valérie Boyer en comptait 83, la commission de lutte contre l'obésité mise en place par le président de la République 34) pour, au contraire, essayer de se concentrer sur quelques mesures « phares » et adresser un message clair aux pouvoirs publics, mais également aux citoyens et à l'ensemble des acteurs économiques impliqués soit directement, soit indirectement dans le développement de l'obésité.
I. METTRE EN APPLICATION LES RECOMMANDATIONS FAITES DANS LES NOMBREUX RAPPORTS DÉJÀ PUBLIÉS SUR LA QUESTION DE L'OBÉSITÉ
De très nombreux travaux ont déjà été consacrés à la prévention et la prise en charge de l'obésité.
Pour la seule année 2010, deux ouvrages de référence sont sortis sur les politiques de prévention de l'obésité : « Preventing Chidhood Obesity ; Evidence Policy and Practice » de Elizabeth Waters, Boyd Swinburn, Jacob Seidell et Ricardo Uauy et « Obesity and the Economics of Prevention » de Franco Sassi (publié par l'Organisation de Coopération et de Développement Economique).
Cette accumulation de rapports et de données est utile dans la mesure où elle permet d'asseoir les propositions sur des résultats scientifiques et de dégager un certain consensus dans la définition des politiques publiques en matière de prévention et de traitement de l'obésité.
Néanmoins, compte tenu de la faible proportion des propositions déjà faites et répétées depuis 10 ans et qui sont réellement entrées en vigueur, votre rapporteur a constaté un certain découragement de la part de scientifiques, politiques ou médecins fortement impliqués dans cette cause et dont les travaux successifs n'ont pas été pris en compte.
|
Votre rapporteur insiste donc sur la nécessité de mettre en application les recommandations déjà faites sur le sujet. |
II. RÉDUIRE LES INÉGALITÉS SOCIOCULTURELLES ET ENCOURAGER L'INSERTION SOCIALE DES CATÉGORIES SOCIO-PROFESSIONNELLES LES MOINS ÉLEVÉES
Le constat est déjà ancien : le gradient socioculturel de l'obésité est très fort, particulièrement pour les femmes et pour les enfants. La catégorie socioprofessionnelle, le niveau de revenu et le niveau d'éducation sont trois déterminants importants d'une certaine forme de l'obésité, que l'on nommera à l'instar de Jean-Pierre Poulain, l'obésité de la précarisation.
En 2009, la prévalence de l'obésité est deux fois plus élevée parmi les ouvriers que parmi les cadres supérieurs lorsque l'on considère la population adulte sans distinction de sexe, et quatre fois plus élevée entre les femmes ouvrières et les femmes cadres supérieurs.
De même, la prévalence de l'obésité des adultes varie de 1 à 4 entre un foyer dont les revenus mensuels sont inférieurs à 900 euros et un foyer dont les revenus mensuels dépassent 5300 euros .
Par ailleurs, entre un adulte diplômé d'un troisième cycle et un adulte ayant un niveau d'instruction équivalent à celui de l'école primaire, le taux d'obésité varie de 1 à 3.
Chez les enfants, la prévalence de l'obésité est 7 fois plus élevée chez un enfant d'ouvrier que chez un enfant de cadres.
Par conséquent, toutes les mesures visant à réduire les inégalités dans les domaines de l'emploi, du logement, de l'éducation, de la santé, des transports, constituent un levier puissant pour lutter contre l'obésité.
De même, toutes les politiques visant à l'homogénéisation des normes sociales facilitent l'appropriation des messages de prévention.
III. PRIVILÉGIER LES MESURES MODIFIANT L'ENVIRON-NEMENT
De nombreuses études scientifiques ont montré le relatif échec des politiques visant à modifier les comportements individuels. En outre, ces politiques se révèlent souvent stigmatisantes.
Face à l'influence prépondérante des environnements matériels, sociaux et culturels dans lesquels évoluent les individus, une politique de prévention efficace doit s'accompagner d'interventions visant à promouvoir un environnement qui facilite l'adoption « sans effort » de comportements reconnus favorables à la santé, au détriment des comportements « sans effort » qui sont particulièrement délétères.
1. Limiter l'exposition des enfants à la publicité et au marketing
L'influence de la télévision et de la publicité sur les enfants est considérable dans la détermination de leurs choix alimentaires et de leurs préférences. En outre, la publicité renforce les inégalités devant l'obésité puisque les études montrent que les enfants de milieux défavorisés passent plus de temps devant la télévision.
Votre rapporteur est donc partisan de la suppression de la publicité pour les produits alimentaires transformés avant, pendant et après les programmes jeunesse et sur les chaînes destinées à la jeunesse.
Par ailleurs, votre rapporteur est favorable à une limitation stricte du marketing pour les produits alimentaires transformés en direction des enfants. Notamment, l'usage de figures animées familières pour la promotion de ces produits devrait être interdit tandis que tous les emballages des produits alimentaires destinés aux enfants devraient être astreints à une certaine sobriété.
En outre, votre rapporteur estime nécessaire de supprimer l'exonération de la taxe sur la publicité pour les produits alimentaires manufacturés et les boissons avec ajout de sucres et de porter son taux à 5 %.
2. Améliorer la qualité de l'offre alimentaire
L'amélioration de la qualité de l'offre alimentaire doit être poursuivie afin que les choix sains deviennent des choix faciles.
L'action de l'Observatoire de la qualité de l'alimentation (OQALI) doit être amplifiée et concerner les plats cuisinés.
Une politique ambitieuse de réduction graduée de la part en sel, en sucres, et en certaines graisses saturées doit être poursuivie. Elle peut s'appuyer sur des engagements nutritionnels de la part des fédérations professionnelles de l'agroalimentaire mais doit fixer des objectifs chiffrés et un calendrier précis. D'autres types de mesure plus dirigistes peuvent être employés en cas d'échec des négociations. Ainsi, votre rapporteur propose la généralisation de la farine 80 41 ( * ) dans un délai relativement bref.
Une attention particulière doit également être apportée à la taille des portions tandis que les emballages doivent servir de support à une politique de « nudging » 42 ( * ) visant à limiter la consommation de certains produits (emballages individuels, séparation physique des aliments dans un même paquet, etc).
Le secteur de la restauration doit également être impliqué dans le développement d'une offre alimentaire de qualité , à la fois goûteuse et équilibrée. Le guide financé par la Direction de la santé et de la consommation de la Commission européenne destiné aux restaurateurs et aux chefs et portant sur les clés d'une alimentation équilibrée doit être largement distribué.
En outre, des négociations doivent être engagées avec les organisations professionnelles afin de sensibiliser la profession sur ce sujet et trouver des incitations pour encourager une alimentation équilibrée : logo restaurants «santé plaisir », actions de promotion de certains légumes, ...
La restauration collective constitue un véritable enjeu dans la mesure où elle touche une population « captive » (écoles, hôpitaux, salariés) et peut influencer l'équilibre alimentaire au quotidien. Il est donc indispensable d'en assurer la qualité nutritionnelle et gustative.
Votre rapporteur propose également de mettre en place dès maintenant la future réglementation européenne rendant l'étiquetage nutritionnel obligatoire sur la face avant des emballages. Le nombre des informations doit néanmoins être limité au maximum afin que ces dernières restent compréhensibles. Elles doivent être présentées de manière à inciter à la lecture.
Votre rapporteur suggère en outre que figure systématiquement au dos des emballages une notice simple et attractive (validée par le PNNS) d'explication des notions utilisées (kcalories, protéines, glucides, lipides, acides gras saturés, sel). Le choix d'une information par portion peut être utile au consommateur à condition que les quantités retenues soient réalistes, ce qui n'est pas toujours le cas actuellement (les portions indiquées sur les céréales du petit-déjeuner sont par exemple très sous-évaluées).
Votre rapporteur propose également de systématiser les politiques de « nudging » pour encourager les choix sains.
Il défend également l'interdiction de l'utilisation des matières grasses contenant des acides gras trans d'origine technologique.
Enfin, votre rapporteur estime que les allégations nutritionnelles doivent être contrôlées scrupuleusement et ne devraient être autorisées que si le produit qu'elles concernent obéit à un profil nutritionnel globalement favorable à la santé.
3. Modifier l'environnement afin de réduire la sédentarité et afin d'augmenter l'activité physique
Votre rapporteur insiste sur la nécessité de favoriser l'accès du plus grand nombre à l'activité physique ou sportive.
Dans ce but, il est indispensable de modifier les modes de déplacement en privilégiant la mobilité active à travers un aménagement adéquat des espaces publics. La priorité aux modes de déplacement actifs doit être systématiquement intégrée dans les cahiers des charges des plans locaux d'urbanisme, des voiries, des projets d'urbanisation et d'aménagement du territoire etc.
La pratique d'une activité physique au moment de l'enfance et de l'adolescence est cruciale car elle détermine en grande partie le taux d'activité physique à l'âge adulte.
Votre rapporteur insiste donc sur la nécessité de créer un environnement social, organisationnel et structurel qui diminue les obstacles à la pratique d'activité physique les plus fréquemment rapportés chez les jeunes (manque de temps, difficulté d'accès aux activités et aux équipements sportifs) et favorise la pratique d'activités physiques ou sportives :
- pendant le temps scolaire, à la fois dans le cadre des programmes scolaires mais également en dehors de ces derniers (pendant les récréations, après le déjeuner, pendant l'étude) ;
- en périscolaire, pendant les loisirs et les vacances scolaires, grâce à une diversification de l'offre d'activités physiques ou sportives de loisir, basée sur le plaisir et la convivialité, localisée sur le site scolaire ou en dehors de celui-ci ;
- sous forme d'activités non encadrées et pour les déplacements quotidiens, notamment entre le domicile et l'école.
Par ailleurs, il est démontré que la proximité des installations et leur accessibilité favorisent la pratique d'un plus grand nombre, notamment des jeunes les moins favorisés.
Il est donc indispensable d'améliorer la mise à disposition et l'accessibilité en toute sécurité des équipements et des lieux d'activités physiques ou sportives sur tout le territoire, et en particulier près des lieux de vie des jeunes (immeubles d'habitation, établissements scolaires etc).
IV. ELABORER UN PLAN DE PRÉVENTION REPOSANT SUR CINQ PILIERS : UNE GOUVERNANCE NATIONALE INTER-MINISTÉRIELLE, UN COMITÉ SCIENTIFIQUE, DES MESSAGES SUR LES SYSTÈMES DE REPRÉSENTATION, DES ACTIONS LOCALES EN DIRECTION DES POPULATIONS À RISQUE ET UNE ÉVALUATION SYSTÉMATIQUE ET RÉGULIÈRE DE TOUTES LES MESURES PRISES
1. Instaurer une gouvernance nationale interministérielle
Le PNNS a permis de créer une dynamique qui a touché l'ensemble des acteurs concernés par le champ de la nutrition. Compte tenu de l'influence de l'alimentation sur la santé, le PNNS s'est fixé des objectifs ambitieux tels qu'une modification des comportements alimentaires (à partir des repères nutritionnels), la promotion de l'activité physique, la lutte contre l'obésité et la dénutrition ou encore l'accès des personnes défavorisées à une meilleure alimentation.
Néanmoins, en l'absence d'une véritable structure interministérielle susceptible de disposer d'un pouvoir d'impulsion et de décision, sans moyens financiers et humains adaptés aux missions qui lui étaient confiées, le PNNS n'est pas en mesure d'imposer ses orientations stratégiques aussi bien aux administrations qu'aux acteurs économiques impliqués dans le débat sur l'obésité, ni de servir de levier pour agir sur l'environnement ou sur l'aménagement urbain. Par conséquent, il est dans l'impossibilité de prendre les mesures permettant de réaliser les objectifs qu'il s'est fixés.
Votre rapporteur propose donc la création d'un comité interministériel chargé de mener, au niveau national, une véritable politique de prévention à travers la promotion de l'activité physique et d'une alimentation qui favorise le bien-être ainsi que l'adoption de mesures environnementales sectorielles adéquates.
2. Créer un comité scientifique visant à recenser les acquis scientifiques à prendre en compte dans l'élaboration d'un plan global de lutte contre l'obésité
Le présent rapport a montré que la recherche avait accumulé des acquis importants qui devraient être utilisés pour orienter les politiques de prévention et de prise en charge de l'obésité, que ce soit dans le domaine de la prévention précoce, de l'obésité viscérale, de la perception des messages de prévention ou encore de la détermination des comportements des consommateurs, pour ne citer que ces quelques exemples.
Néanmoins, le dialogue entre les décideurs politiques et les scientifiques n'est pas satisfaisant et les résultats scientifiques sont soit mal, soit tardivement pris en compte dans la définition des politiques, ce qui nuit à leur efficacité.
C'est la raison pour laquelle votre rapporteur propose qu'un comité scientifique soit placé auprès du comité interministériel chargé d'exécuter le plan de prévention évoqué par le président de la République.
Le comité scientifique aura pour mission de recenser les acquis scientifiques à prendre en compte dans l'élaboration du plan global de lutte contre l'obésité, de fournir un avis scientifique sur les mesures proposées, de s'assurer de leur évaluation et, le cas échéant, d'orienter la recherche sur des questions essentielles en matière de santé publique mais qui restent négligées par la communauté scientifique.
3. Favoriser l'élaboration de normes sociales favorables à la santé en influençant les systèmes de représentation
Les préférences des individus et leurs comportements sont influencés par des normes sociales et des systèmes de représentation qui n'encouragent pas toujours des actions favorables à la santé.
Par exemple, la pression sociale exercée par l'idéal de minceur conduit à une intolérance de la diversité corporelle et pousse un nombre croissant de personnes à se soumettre à des régimes amaigrissants particulièrement contraignants, qui peuvent conduire à des troubles du comportement alimentaire et au développement de l'obésité.
De même, les fruits et les légumes ont la réputation d'être certes bons pour la santé mais sans grande saveur. Par conséquent, ils restent peu attrayants pour les catégories socio-professionnelles les moins élevées, pour lesquelles l'argument santé a peu d'influence dans la détermination des comportements.
L'intérêt de l'exercice physique est également mal compris dans la mesure où il est souvent associé à la compétition et à la nécessité de disposer de capacités physiques particulières sous peine d'échec.
Votre rapporteur estime donc qu'une politique de prévention efficace doit diffuser des messages positifs visant à influencer les systèmes de représentations dans un sens favorable à la santé.
Les messages destinés à la population générale doivent être positifs et promouvoir le plaisir et le bien-être, notions beaucoup plus partagées par l'ensemble de la population que celle de la santé.
Par ailleurs, l'éducation alimentaire doit être privilégiée , et ce dès le plus jeune âge. Elle doit valoriser la convivialité et la régularité des repas, le respect des sensations de faim et de rassasiement dans la détermination des quantités à absorber, la mise en valeur des traditions alimentaires.
Votre rapporteur propose également de modifier les représentations des activités physiques ou sportives en insistant sur le plaisir associé à la pratique, le caractère ludique et convivial des activités. En effet, l'image de l'activité physique reste trop centrée sur la compétence et la compétition.
En outre, les campagnes de promotion des aliments sains, et en particulier des fruits et légumes, doivent s'inspirer des recherches en marketing sur les déterminants du comportement du consommateur. Il apparaît ainsi que les motivations liées à la santé sont peu importantes, voire contre productives pour les populations à risque. Il convient donc de mettre en valeur les aspects sensoriels et les qualités organoleptiques des fruits et des légumes.
4. Cibler la prévention sur les populations à risque au niveau local
Les interventions combinées semblent les plus efficaces, surtout lorsqu'elles impliquent des personnes ciblées, qu'elles sont élargies au milieu social environnant et qu'elles sont réalisées au niveau local (villes ou communautés urbaines).
Par conséquent, si les messages sur les modèles de représentations et les normes sociales doivent être diffusés au niveau national, l'échelon local doit être privilégié pour des interventions ciblées organisées en relation avec les administrations décentralisées, les collectivités territoriales, les établissements scolaires, les associations, les agences régionales de santé et le monde médical.
Sans pouvoir dresser une liste exhaustive des actions à mener au niveau local, votre rapporteur insiste sur les priorités suivantes : la prévention in utero et précoce ; l'accès réel aux équipements sportifs et à des activités conviviales ; l'accès réel aux fruits et légumes combiné à un apprentissage de savoir-faire culinaire ; la prévention de l'obésité abdominale ; l'aménagement urbain afin de favoriser les déplacements « doux » (marche à pied, vélo).
Le milieu scolaire est une voie à privilégier, tout en s'assurant qu'elle soit relayée par le milieu familial.
Ainsi, les établissements scolaires doivent être un point d'ancrage privilégié des actions d'éducation alimentaire, mais également des interventions facilitant la pratique d'activités physiques ou sportives hors temps scolaire, grâce à une offre d'activités variées et conviviales s'appuyant sur une synergie entre éducation nationale, associations, clubs sportifs, accueils collectifs de mineurs et collectivités territoriales.
5. Evaluer systématiquement et régulièrement les mesures prises
Une réflexion sur les approches évaluatives, les méthodes d'évaluation et la mise au point de référentiels pour des interventions locales et nationales est indispensable afin d'instaurer à court terme une évaluation systématique et régulière des mesures prises.
Il convient néanmoins de s'assurer que les interventions soient inscrites dans le long terme pour assurer la durabilité des conséquences du programme.
En outre, les expériences reconnues comme les plus performantes en termes d'efficacité et d'impact doivent être généralisées.
V. PROMOUVOIR LA DIVERSITÉ CORPORELLE
Votre rapporteur défend également la nécessité de mettre un terme à la glorification de la minceur et de promouvoir la diversité corporelle. Alors que nos sociétés se caractérisent par une surabondance alimentaire et une sédentarité accrue, contribuant statistiquement à une augmentation du poids moyen de la population, la pression exercée par l'idéal de minceur est source de désordres du comportement alimentaire, de déséquilibres nutritionnels et de troubles psychologiques.
Il est donc urgent de mettre un terme au mythe selon lequel tout le monde pourrait peser le poids qu'il souhaite, et d'encourager la diversité corporelle dans les médias.
Par ailleurs, compte tenu de l'influence de la mode sur les représentations corporelles de la population, et en particulier des jeunes filles, il convient de lutter contre la maigreur des mannequins en interdisant leur présentation lorsque leur l'IMC est inférieur à 18,5.
VI. RÉGLEMENTER LES RÉGIMES AMAIGRISSANTS
Le développement du surpoids et de l'obésité, mais également le culte du corps et de son image associé à l'idéal de minceur poussent une part croissante de la population à suivre un régime à visée amaigrissante, bien souvent sans contrôle médical.
Or, de nombreuses études ont montré les risques associés à la poursuite de régimes « amaigrissants ».
La dernière étude en date menée par l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) décrit précisément les risques liés aux régimes amaigrissants.
« L'amaigrissement ne se fait pas uniquement aux dépens des réserves de masse adipeuse mais conduit rapidement à l'affaiblissement du sujet par perte de masse musculaire, quelque soit le niveau d'apport protéique.
Les régimes amaigrissants sont délétères pour l'intégrité du capital osseux (masse osseuse, ostéopénie et risque fractuaire) : une diminution en moyen de 1 à 2 % de la densité minérale osseuse est observée pour une perte de poids de 10%.
Les apports énergétiques permettant le maintien du poids après un régime amaigrissant sont inférieurs à ceux qui permettaient le maintien du poids stable avant régime amaigrissant, ce qui favorise la reprise de poids, préférentiellement sous forme de masse grasse.
La reprise de poids concerne 80% des sujets après un an et augmente dans le temps. Le principal facteur de stabilisation du poids est l'activité physique dès le début de la restriction calorique et son maintien après cette phase de restriction.
La fluctuation du poids pourrait être en outre un facteur de risque cardiovasculaire et de syndrome métabolique. Les régimes très hypocaloriques provoquent des inflammations et fibroses modérées aux niveaux hépatique et portal ainsi que des calculs biliaires.
Les régimes hyperprotéiques non hypocaloriques proposent des apports protéiques dépassant le seuil des apports satisfaisants (2,2 g/kg/j), d'où l'importance d'un bilan rénal chez les sujets à risque d'insuffisance rénale, avant tout régime amaigrissant.
Les régimes hypoglucidiques sont fréquemment associés à des troubles digestifs passagers, constipation liée à la baisse des apports en fibres.
La dépression et la perte de l'estime de soi sont des conséquences psychologiques fréquentes des échecs à répétition des régimes amaigrissants. Sur le plan comportemental, la restriction cognitive et la perturbation du comportement alimentaire induite augmente le risque de reprise de poids, au delà même du statut pondéral initial. »
Pourtant, les risques liés aux régimes amaigrissants sont mal connus par les personnes désireuses de perdre du poids et l'industrie du régime est non seulement florissante, comme en témoignent les couvertures des magazines, les sites Internet, mais également les étalages des pharmacies, mais elle échappe en outre à toute réglementation.
Il convient donc d'avertir le public des conséquences d'autant plus néfastes de régimes à court, moyen et long terme qu'ils sont déséquilibrés.
La prise en charge de l'obésité, du surpoids ou d'une prise de poids importante nécessite un accompagnement médical spécialisé afin d'établir un diagnostic précis des causes de cette prise de poids, une analyse du contexte et une estimation des conséquences.
Elle nécessite de poser l'indication de perdre du poids ou non, et de définir les objectifs et les moyens à mettre en oeuvre qui ne se limitent pas à la simple prise en charge diététique. Elle doit viser une réduction adaptée et prudente du poids, planifiée précocement (afin de pouvoir agir sur les facteurs à l'origine) puis une stabilisation avec des moyens appropriés, tout en veillant à préserver l'état de santé physique et psychologique à moyen et long terme.
Par ailleurs, votre rapporteur défend l'idée d'une réglementation des régimes. Selon lui, le règlement communautaire qui régit les allégations de santé pourrait être étendu aux régimes amaigrissants dans la mesure où ils obéissent au même principe.
Les allégations de santé sont des « allégations qui affirment, suggèrent ou impliquent l'existence d'une relation entre, d'une part, une catégorie de denrées alimentaires, une denrée alimentaire ou l'un de ses composants et, d'autre part, la santé. ».
La plupart des régimes amaigrissants analysés par l'ANSES correspondent de facto à des allégations qui affirment qu'une catégorie de denrées alimentaires a des effets sur la santé puisqu'elles permettent de faire perdre du poids.
Or, les allégations de santé doivent revendiquer un effet physiologique bénéfique et scientifiquement prouvé.
Votre rapporteur serait donc favorable à ce que les régimes amaigrissants doivent fournir une preuve scientifique de l'effet physiologique avancé.
Votre rapporteur rappelle également que le règlement communautaire interdit toute référence au rythme ou à l'importance de la perte de poids. Or, la plupart des publicités de régimes insistent à la fois sur le temps (toujours bref) avec lequel la perte de poids est réalisée et sur le nombre de kilos (toujours important) perdus, alors même que ces informations sont très variables d'un individu à l'autre et encouragent le public à opter pour les régimes particulièrement déséquilibrés, qui s'avèrent être les plus risqués pour la santé et les plus « obésogènes » à moyen terme.
Votre rapporteur est donc favorable à une interdiction de ce genre de référence.
VII. DÉPISTER SYSTÉMATIQUEMENT L'ADIPOSITÉ VISCÉRALE
Malgré les nombreuses études démontrant le lien entre l'adiposité viscérale et les maladies cardiovasculaires ainsi que les multiples recommandations des sociétés savantes, les autorités publiques n'ont pas encore pris les mesures nécessaires pour prévenir les complications chez les personnes à risque.
Plus généralement, l'obésité viscérale ne fait l'objet d'aucune prévention généralisée, alors qu'elle est un facteur de risque plus important que l'indice de masse corporelle.
Votre rapporteur propose donc la mise en place d'un dépistage généralisé de l'obésité viscérale et d'un programme de prévention au niveau national.
VIII. DÉVELOPPER LA PRÉVENTION PRÉCOCE
Votre rapporteur a rappelé deux acquis de recherche importants : un petit poids de naissance (moins de 2,5 kg), mais également un gros poids de naissance (plus de 4 kg) étaient associés à un risque ultérieur d'obésité et/ou de diabète de type 2.
Il a également évoqué de nombreuses études scientifiques qui montrent la vulnérabilité particulière du foetus à son environnement et qui insistent sur les conséquences à long terme de cette exposition, indépendamment du poids de naissance.
Ainsi l'obésité des deux futurs parents, le surpoids de la mère avant la grossesse associé à un diabète gestationnel, l'exposition du foetus à la nicotine, une prise de poids importante de la mère (plus de 24 kg) pendant la grossesse sont autant de facteurs de risque d'obésité pour l'enfant à naître.
De même, les recherches sur les déterminants de l'obésité ont souligné les liens entre l'obésité et une croissance précoce ou encore un rebond d'adiposité précoce. Deux périodes de croissance dans la petite enfance ont été détectées qui paraissent particulièrement corrélées à la masse grasse présente à l'adolescence : les trois premiers mois de la vie et vers trois ans.
Il est donc urgent de tenir compte de ces enseignements et de mettre en place une politique de prévention précoce de l'obésité efficace permettant de repérer dès la grossesse les éventuelles situations à risque et d'instaurer une vigilance accrue pendant les cinq premières années.
IX. ELARGIR LES DOMAINES DE RECHERCHE SUR L'OBÉSITÉ
La recherche française sur l'obésité privilégie essentiellement les aspects fondamentaux, notamment moléculaires et génétiques. De même, un accent particulier est mis sur l'analyse physiologique des pathologies liées à l'obésité (diabète de type 2, hypertension, stéatose hépatique, insulinorésistance, hyperlipidémie, etc.).
D'une manière générale, les aspects comportementaux, sociaux, économiques et environnementaux (alimentation et activité physique) ainsi que ceux liés aux neurosciences et au marketing sont beaucoup moins soutenus financièrement.
Or, la recherche dans ces domaines est indispensable pour développer de nouveaux outils d'étude afin de mieux comprendre les comportements (notamment alimentaires) et le métabolisme. L'atteinte de ces objectifs passe par une approche multidisciplinaire impliquant des chercheurs des sciences humaines et des biologistes. Elle nécessite également le développement et l'adaptation à ce type de recherche de nouvelles technologies : Internet, GPS, réfrigérateurs intelligents etc. De même, la compréhension des comportements passera par l'utilisation d'outils d'imagerie fonctionnelle de pointe tant cérébrale que métabolique.
Des programmes de recherche doivent également être financés afin de déterminer des stratégies plus efficaces pour lutter contre les modes de vie préjudiciables à la santé. L'étude de l'ANSES sur les régimes amaigrissants a par exemple montré qu'il était impossible de quantifier les risques liés à ces derniers faute de recherche suffisante sur ce sujet. De même, les effets physiologiques de la sédentarité restent encore mal connus.
L'évaluation des stratégies de prévention, indispensable pour valider et orienter les choix politiques, est un champ de recherche en plein développement qu'il convient d'encourager et doit faire appel à des approches méthodologiques innovantes, telles que les expérimentations sur le terrain.
Par ailleurs, les études translationnelles doivent être multipliées afin de mieux comprendre les facteurs de prédisposition aux complications de l'obésité et mettre au point des biomarqueurs précoces de la transition vers l'état pathologique. De même, s'il était possible de dépister précocement les personnes à risque susceptibles de devenir obèses, il pourrait être envisagé de développer des stratégies ciblées à leur égard.
Dans ce rapport, il a été rappelé à plusieurs reprises que l'obésité viscérale est associée à un plus grand risque de complications métaboliques. Ce type d'obésité mérite donc un intérêt particulier. Les critères de mesure de l'obésité viscérale, basés jusqu'à présent essentiellement sur le tour de taille, pourraient notamment être affinés.
Enfin, la Commission européenne a lancé une initiative de programmation conjointe sur « un régime sain pour une vie saine ». Ce programme constitue une réelle opportunité pour la recherche sur l'obésité dans les domaines de l'alimentation, de la nutrition, de l'activité physique et de la santé puisqu'il devrait lui donner une impulsion décision tout en la structurant au niveau européen. Il est donc indispensable que la France apporte sa contribution à cette initiative en y consacrant des appels d'offre au niveau national.
X. ELABORER UNE PROPOSITION DE LOI VISANT À PROMOUVOIR UNE FRANCE ACTIVE QUI S'ALIMENTE SAINEMENT
La lutte contre l'obésité est un combat long et difficile, qui exige une mobilisation nationale et une implication de tous les acteurs impliqués directement et indirectement dans le développement de l'obésité.
Néanmoins, la période paraît propice : au plus haut sommet de l'Etat, un plan obésité est en train d'être finalisé qui devrait porter à la fois sur la recherche, la prévention et l'organisation des soins.
Par ailleurs, le troisième plan national nutrition santé est en train d'être élaboré en lien avec ledit plan obésité.
Enfin, les parlementaires des deux chambres semblent de plus en plus convaincus de la nécessité d'agir pour lutter contre ce fléau aux conséquences sociales, psychologiques et financières dramatiques.
Votre rapporteur espère donc que ce travail convaincra la commission des affaires sociales du Sénat, à l'origine de la saisine de l'Office, à utiliser les recommandations de ce rapport dans le cadre d'une proposition de loi sur l'obésité.
Néanmoins, afin d'éviter une stigmatisation des obèses et afin de tenir compte des acquis scientifiques qui insistent sur l'importance d'un message positif, votre rapporteur vous propose d'appeler cette future initiative parlementaire « proposition de loi visant à promouvoir une France active qui s'alimente sainement ».
|
LES 10 ORIENTATIONS STRATEGIQUES I. METTRE EN APPLICATION LES RECOMMANDATIONS FAITES DANS LES NOMBREUX RAPPORTS DÉJÀ PUBLIÉS SUR LA QUESTION DE L'OBÉSITÉ. II. RENFORCER LES POLITIQUES SECTORIELLES VISANT À RÉDUIRE LES INÉGALITÉS SOCIOCULTURELLES. III. PRIVILÉGIER LES MESURES SUR L'ENVIRONNEMENT PAR RAPPORT AUX MESURES SUR L'INDIVIDU : - limiter l'exposition des enfants à la publicité et au marketing ; - améliorer la qualité de l'offre alimentaire afin que les choix sains soient les choix faciles ; - créer un environnement social, organisationnel et structurel favorable à la réduction de la sédentarité et à l'augmentation de l'activité physique. IV. ELABORER UN PLAN DE PRÉVENTION DE L'OBÉSITÉ REPOSANT SUR CINQ PILIERS : - une gouvernance nationale interministérielle ; - un comité scientifique visant à recenser les acquis scientifiques à prendre en compte dans l'élaboration d'un plan global de lutte contre l'obésité ; - des messages sur les systèmes de représentation ; - des actions locales en direction des populations à risque ; - une évaluation systématique et régulière des mesures prises. V. PROMOUVOIR LA DIVERSITÉ CORPORELLE . VI. RÉGLEMENTER LES RÉGIMES AMAIGRISSANTS. VII. DÉPISTER SYSTÉMATIQUEMENT L'ADIPOSITÉ VISCÉRALE. VIII. DÉVELOPPER LA PRÉVENTION PRÉCOCE. IX. ELARGIR LES DOMAINES DE RECHERCHE SUR L'OBÉSITÉ. X. ELABORER UNE PROPOSITION DE LOI VISANT À PROMOUVOIR UNE FRANCE ACTIVE QUI S'ALIMENE SAINEMENT. |
CONCLUSION
A l'issue de ce rapport, il apparaît que l'obésité, au-delà des lieux communs et des clichés dont elle fait l'objet, est une maladie chronique à la fois complexe et grave.
L'obésité est une vraie maladie qui, lorsqu'elle est installée, devient chronique et souvent irréversible en raison des modifications physiologiques induites qui créent des résistances à la perte de poids.
Ainsi, confronté à un apport calorique réduit, le corps réagit en diminuant sa dépense énergétique grâce à une amélioration de son efficience énergétique.
La résistance à l'amaigrissement pourrait également provenir de la modification physiologique du tissu adipeux. D'abord, la prise de poids entraîne une multiplication du nombre des adipocytes. Par conséquent, le niveau minimum de masse grasse qu'il est possible d'atteindre est limité par le nombre d'adipocytes. Par ailleurs, certains patients développent de la fibrose dans le tissu adipeux qui entrave l'élasticité de ces cellules et empêche la perte de masse grasse.
La restriction calorique entraîne également une augmentation du taux de ghréline dont l'action est orexigène et une diminution du taux de leptine dont l'action est anorexigène. Les sensations de faim sont donc exacerbées.
Les déterminants psychologiques ne doivent pas non plus être sous-estimés. Le moteur de l'acte alimentaire est le plaisir. Réduire l'apport alimentaire (notamment en diminuant la part des aliments palatables contenant du gras et du sucre) peut donc avoir des conséquences psychologiques non négligeables sur les individus et entraîner des frustrations ou encore des obsessions qui ne seront pas contrôlables à long terme, créeront des désinhibition et contribueront à la reprise de poids.
Cette étude a également rappelé que l'obésité est une maladie grave à la fois par les complications qu'elle entraîne, par les stigmatisations qu'elle induit et, compte tenu de son évolution préoccupante, par les coûts financiers qu'elle implique.
Les pathologies liées à l'obésité sont nombreuses.
Certaines sont bien connues telles que le diabète, les risques cardiovasculaires, la stéatose hépatique. Elles sont graves puisqu'elles peuvent entraîner la cécité, l'amputation, et peuvent même s'avérer mortelles en cas de cirrhose ou d'accident vasculaire cérébral par exemple.
Mais l'obésité est également associée à d'autres maladies. Ainsi, les liens entre l'obésité et certains cancers (oesophage, pancréas, colon, rectum, endomètre, rein, sein pour la femme ménopausée) sont clairement établis.
De même, plusieurs études épidémiologiques récentes ont montré une association entre l'obésité, l'adiposité viscérale et le déclin cognitif.
Par ailleurs, l'obésité s'accompagne globalement d'une stigmatisation des personnes obèses qui a des répercussions néfastes sur leur équilibre psychologique, mais également sur leur trajectoire sociale dans la mesure où les discriminations dont elles sont victimes influencent négativement leur accès à l'enseignement supérieur et à l'emploi, leurs revenus et leurs mobilité professionnelle.
L'obésité induit enfin des coûts financiers considérables qui risquent de remettre en cause la viabilité de notre système d'assurance maladie.
Actuellement, la France compte 16,9 % d'adultes obèses et 34,2 % en surpoids et la prévalence de l'obésité augmente de +5,9 % par an.
26,2 % des hommes et 40 % des femmes ont un tour de taille trop important, qui constitue un facteur de risque de maladie métabolique.
Entre 1960 et 2000, l'obésité infantile a été multipliée par 4. Elle touche désormais 3,5 % des enfants tandis que 14,3% sont en surpoids. Certes, la prévalence de l'obésité infantile semble stabilisée depuis le début des années 2000, mais pour l'instant, il est trop tôt pour savoir si ce « plateau » a vocation à perdurer ou s'il sera suivi d'une nouvelle hausse.
Ces incertitudes sont liées en particulier à la difficulté d'appréhender les causes de l'obésité qui sont nombreuses et variables en fonction des individus. Sept déterminants majeurs ont été identifiés : les déterminants génétiques, les déterminants biologiques, les déterminants précoces, les facteurs psychologiques, les comportements individuels, les déterminants économiques et sociaux et les déterminants liés au type de société dans laquelle nous vivons.
L'obésité est donc une maladie chronique complexe, et ce rapport a vocation à remettre en cause l'idée fausse mais malheureusement encore trop répandue selon laquelle l'obésité serait le résultat d'une faillite de la volonté.
Si la recherche a permis de mieux comprendre les origines de l'obésité, en revanche, elle n'a pas encore réussi à élaborer de thérapies permettant de guérir cette maladie.
Ainsi, tous les médicaments visant à réduire la prise alimentaire ont été retirés du marché compte tenu de leurs effets secondaires, alors que les médicaments jouant sur la mauvaise absorption des nutriments sont peu efficaces.
Jusqu'à présent, seule la chirurgie bariatrique (essentiellement le by-pass gastrique) a un effet spectaculaire à la fois en matière de perte durable de poids, mais également en termes de diminution de la mortalité grâce à une forte diminution de la prévalence du diabète, de l'hypertension, de certaines maladies cardiovasculaires et de certains cancers.
Néanmoins, le gain de poids n'est pas une fatalité, même chez les personnes prédisposées génétiquement, à condition d'adopter un mode de vie permettant d'éviter un déséquilibre de la balance énergétique.
C'est la raison pour laquelle la voie de la prévention doit être privilégiée. Dès 2000, la France a lancé une campagne de prévention ambitieuse portant sur la nutrition et l'activité physique et dont l'un des objectifs visait à réduire la prévalence de l'obésité.
Néanmoins, s'il existe un consensus sur l'importance de la prévention pour freiner et renverser l'évolution de la prévalence de l'obésité, les actions conduites jusqu'à présent (et pas seulement en France) incitent à la modestie.
En effet, les messages de prévention peinent à changer les comportements. En outre, ils touchent difficilement les groupes « à risque », ce qui peut aboutir à une situation dans laquelle les politiques de prévention contribuent à aggraver les inégalités sociales dans la mesure où les messages de prévention touchent les catégories socioprofessionnelles dans lesquelles la prévalence de l'obésité est déjà la plus faible.
Les apports de la recherche en sciences humaines sur les aspects comportementaux, sociaux, économiques et environnementaux ainsi que ceux liés aux neurosciences et au marketing sont particulièrement instructifs sur les voies à suivre pour améliorer l'efficacité des politiques de prévention et il conviendrait d'en tenir compte.
En outre, ce type de recherche devrait être privilégié compte tenu de leur importance en matière de santé publique.
En attendant, l'état actuel de la recherche permet déjà d'orienter utilement les mesures de prévention.
Ainsi, beaucoup d'études insistent sur la plus grande efficacité d es interventions sur l'environnement par rapport aux interventions sur les individus .
En effet, les comportements résultent moins d'un libre choix que de l'impact des facteurs culturels et structurels en grande partie indépendants de la volonté individuelle.
Le gradient socioculturel de l'obésité est très fort, particulièrement pour les femmes et pour les enfants. La catégorie socioprofessionnelle, le niveau de revenu et le niveau d'éducation sont trois déterminants importants de l'obésité.
Par conséquent, toutes les mesures visant à réduire les inégalités dans les domaines de l'emploi, du logement, de l'éducation, de la santé, des transports, constituent un levier puissant pour lutter contre l'obésité.
De même, les politiques de prévention doivent se concentrer sur l'amélioration de la qualité de l'offre alimentaire, la limitation de l'exposition des enfants aux publicités et au marketing ou encore la modification de l'environnement afin de réduire la sédentarité et encourager l'activité physique.
L'apparence et la santé sont devenues de véritables obsessions dans nos sociétés modernes, et particulièrement en France où la pression sociale en faveur d'un idéal de minceur est particulièrement forte. Ainsi, alors que les femmes françaises sont en moyenne les plus minces d'Europe, 70% s'estiment insatisfaites de leur poids. Pourtant, dans une société caractérisée par l'abondance alimentaire et la sédentarisation, il est urgent de mettre un terme au mythe selon lequel tout le monde pourrait peser le poids qu'il souhaite, et d'encourager la diversité corporelle dans les médias.
Compte tenu des risques liés aux régimes amaigrissants et démontrés scientifiquement, il convient également de les réglementer strictement.
A l'issue de cette étude, la lutte contre l'obésité apparaît comme un combat long et difficile, qui exige une mobilisation nationale et une implication de tous les acteurs impliqués directement et indirectement dans le développement de l'obésité.
Néanmoins, la période paraît propice : au plus haut sommet de l'Etat, un plan obésité est en train d'être finalisé qui devrait porter à la fois sur la recherche, la prévention et l'organisation des soins.
Par ailleurs, le troisième plan national nutrition santé est en train d'être élaboré en lien avec ledit plan obésité.
Enfin, les parlementaires semblent de plus en plus attentifs à la question de l'obésité. Le rapport d'information de Mme Valérie Boyer, député des Bouches du Rhône, avait déjà sensibilisé les esprits.
Votre rapporteur espère que ce travail contribuera à convaincre les parlementaires de la nécessité d'agir pour lutter contre ce fléau aux conséquences sociales, psychologiques et financières dramatiques et que la commission des affaires sociales du Sénat, à l'origine de la saisine, utilisera les recommandations de ce rapport afin d'élaborer une proposition de loi visant à promouvoir une France active qui s'alimente sainement.
ANNEXE - PERSONNES AUDITIONNÉES
I. EN FRANCE
- M. Gérard AILHAUD, Professeur émérite de la faculté de médecine
- Mme Marie-Josèphe AMIOT-CARLIN, Directrice INRA, INSERM, Universités Aix-Marseille I et II
- M. Fabrizio ANDREELLI, Service de diabétologie-endocrinologie-nutrition du CHU Bichat Claude Bernard
- M. Jean-Michel ANTOINE, Directeur Expert, Nutrition bénéfices santé, Danone
- M. Gérard APFELDORFER, Psychiatre, groupe de réflexion sur l'obésité et le surpoids
- M. Pierre ARWIDSON, Directeur des affaires scientifiques, INPES
- M. Didier ATTAIX, Directeur de recherche, INRA, Laboratoire de nutrition humaine, Clermont-Ferrand
- Mme Dominique BAELDE, Ministère de l'Economie, DGCCRF, secteur nutrition
- Mme Beverley BALKAU, Epidémiologiste, Directrice de recherche à l'INSERM
- M. Jean-Marie BARD, Département de biologie oncologique, Centre René Gauducheau, Nantes
- M. Robert BAROUKI, Directeur de recherche INSERM
- Mme Fabienne BARTOLI, Adjointe au directeur général, Agence française de sécurité sanitaire des produits de santé (AFSSAPS)
- M. Arnaud BASDEVANT, Chef du Pôle endocrinologie, maladies métaboliques, nutrition, Hôpital de la Pitié-Salpêtrière
- Mme Martine BEGEOT, Directeur de recherche INSERM, INRA, Lyon
- Mme France BELLISLE, Professeur du département de médecine sociale et préventive, Université Laval, Québec
- Mme Chantal BÉLORGEY-BISMUT, Chef du département de l'évaluation des médicaments à statut particulier et des essais cliniques, AFSSAPS
- Mme Sylvie BENKEMOUN, Secrétaire générale de l'association Allegro fortissimo
- M. Henri BERGERON, Chargé de recherche CNRS, Centre de sociologie des organisations, Fondation nationale des sciences politiques
- Mme Valérie BIGNON, Directrice générale de la communication et des affaires publiques, Nestlé France SAS
- Mme Mireille BLANC, Déléguée régionale Inserm, Toulouse
- M. Jean-Michel BLANQUER, Directeur de l'enseignement scolaire, ministère de l'Education nationale
- M. Yves BOIRIE, Chef du Service de Nutrition Clinique, CHU Gabriel-Montpied, Centre de Recherche en Nutrition Humaine, Clermont-Ferrand
- M. Christian BOITARD, Professeur d'immunologie clinique, Directeur de l'Institut Circulation, métabolisme, nutrition - INSERM
- M. Francisco BOLAÑOS, CHU Hôtel-Dieu, Nantes
- M. Jean-Michel BORYS, Endocrinologue, Co-directeur d'EPODE
- Mme Anne BOULOUMIÉ, Directeur de recherche, Inserm, Toulouse
- M. Sébastien BOURET, Chargé de recherche CNRS, Lille
- M. Gérard BREART, Directeur, Institut thématique de Santé publique, INSERM
- Mme Edith BROT-LAROCHE, Centre de recherche des Cordeliers, Directeur de recherche Physiopathologie du transport et de la détection des sucres
- M. Eric BRUCKERT, Endocrinologie-métabolisme, prévention cardio-vasculaire, La Pitié-Salpêtrière
- M. Stanislas BRULEY des VARANNES, INSERM, CHU Hôtel-Dieu, Nantes
- M. Jean-René BUISSON, Président de l'Association nationale des industries agroalimentaires (ANIA)
- M. Rémy BURCELIN, Directeur de recherche, Institut de médecine Moléculaire Rangueil, Toulouse
- M. Noël CANO, Directeur du Laboratoire de nutrition humaine, INRA, Clermont-Ferrand
- Mme Katia CASTETBON, Responsable de l'unité nutrition, Institut de veille sanitaire (InVS)
- Mme Michèle CHABERT, Maître de conférences, Centre de recherche des Cordeliers, Différenciation intestinale et métabolisme lipidique
- M. Laurent CHAMBAUD, Inspecteur général des Affaires sociales, Directeur de la Santé publique, Agence régionale de santé-Ile-de-France
- Mme Martine CHAMP, Directrice de recherche, CRNH, Nantes
- M. Pierre CHANDON, Professeur associé de marketing, INSEAD
- Mme Elsa CHANTEREAU, Responsable des relations institutionnelles, Association nationale des industries alimentaires
- M. Didier CHAPELOT, Maitre de conférences, Physiologie du comportement alimentaire, Responsable de la licence STAPS Activités physiques adaptées, Université Paris 13-Nord
- M. Jean-Michel CHARDIGNY, Directeur de recherche, INRA, université d'Auvergne
- Mme Marie-Aline CHARLES, Directrice de recherche INSERM
- M. Michel CHAULIAC, Responsable du Programme national « Nutrition santé » (PNNS)
- M. Patrick CHAUSSEPIED, Responsable du département Biologie-santé, Agence Nationale pour la Recherche (ANR)
- M. Bernard CHEVASSUS-AU-LOUIS, Président de l'Observatoire pour la qualité des aliments, INRA, Inspecteur général de l'agriculture
- Mme Karine CLEMENT, Hôpital de la Pitié-Salpêtrière, Directeur de recherche à l'INSERM
- M. Xavier COLLET, Directeur, IFR 150, INSERM, Toulouse
- M. Pierre COMBRIS, Directeur de recherche, Economiste de la consommation, INRA
- M. Silla CONSOLI, Directeur du service de psychologie clinique et psychiatrie de liaison, Hôpital européen Georges Pompidou
- M. Maurice CORCOS, Psychiatre
- Mme Anne de DANNE, Présidente de la commission pour la prévention de l'obésité, Déléguée générale de la fondation Wyeth pour la santé de l'enfant et de l'adolescent
- M. Roland DARDENNES, Spécialiste des troubles de la conduite alimentaire
- M. Dominique DARMAUN, Directeur UMR 1280 Physiologie des adaptations nutritionnelles, Hôtel-Dieu, Nantes
- Mme Nicole DARMON, INSERM, Universités Aix-Marseille I et II
- Mme Corinne DELAMAIRE, Institut national de prévention et d'éducation pour la santé (INPES)
- M. Jean-François DHAINAUT, Président de l'AERES - Agence d'évaluation de la recherche et de l'enseignement supérieur
- Mme Pascale DUCHÉ, Laboratoire de nutrition humaine, Clermont-Ferrand
- M. Fabrice ETILE, Economiste de la santé, INRA-ESR
- Mme Marie FAVROT, Directrice de l'évaluation des risques nutritionnels, AFSSA
- M. Véronique FERCHAUD-ROUCHER, INSERM, Institut du thorax, Nantes
- M. Pascal FERRE, Centre de recherche des Cordeliers, Pathologies nutritionnelles et métaboliques : obésité et diabète
- M. Claude FISCHLER, Directeur de recherche, EHESS et CNRS
- M. Philippe FROGUEL, Institut Pasteur, Lille
- Mme Sylvie GALLIAERDE, Directeur des relations institutionnelles, Danone
- M. Nicolas GAUSSERES, Directeur du département Recherche et développement, département nutrition, Danone
- Mme Ute GERWIG, Directrice de la recherche et du développement, Weight Watchers Europe
- Mme Agnès GIBOREAU, Directrice de l'Institut de recherche Paul Bocuse, Lyon
- Mme Séverine GOJARD, Sociologue, INRA-ESR
- Mme Michèle GUERRE-MILLLO, Directeur de recherche, Centre de recherche des Cordeliers Nutrition et obésité
- M. Michel GRIFFON, Directeur général adjoint, Agence nationale de la recherche (ANR)
- M. Hervé GUILLOU, ToxAlim - Laboratoire de pharmaco-toxicologie INRA, Toulouse
- M. Serge HERCBERG, Directeur de recherche à l'INSERM et professeur de nutrition à l'université de médecine Paris 13
- M. Michel KREMPF, Service d'endocrinologie nutrition, Hôpital Laennec, Nantes
- M. Michel LAGARDE, Président du Directoire de l'Institut multidisciplinaire de biochimie des lipides (IMBL), INSA-Lyon/Inserm
- M. Dominique LANGIN, Professeur de nutrition et de biochimie médicale, Directeur, INSERM, Toulouse
- M. Gérard LASFARGUES, Directeur général adjoint scientifique, Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail-ANSES
- Mme. Paule LATINO-MARTEL, Coordinatrice du réseau NACRe (réseau national alimentation cancer recherche)
- Mme Brigitte LAURENT-LANGEVIN, Directrice de la Nutrition, Nestlé France SAS
- Mme Martine LAVILLE, Directrice du centre de recherche en nutrition humaine Rhône-Alpes, Lyon
- M. Jean-Michel LECERF, Médecin nutritionniste, Chef du service Nutrition, Institut Pasteur, Lille
- Mme Brigitte LE MAGUERESSE, Directeur de recherche INSERM, INRA, Lyon
- Mme Véronique LERAY, ONIRIS-UNE, Nantes
- Mme Armelle LETURQUE, Centre de recherche des Cordeliers, Directeur de recherche Physiopathologie du transport et de la détection des sucres
- M. Xavier LEVERVE, Directeur scientifique, Institut Circulation, métabolisme, nutrition
- M. Matthieu LEVI-STRAUSS, Agence Nationale pour la Recherche
- Mme Jeanine LOUIS-SYLVESTRE, Directeur d'études honoraire, Ecole pratique des hautes études
- M. Serge LUQUET, Unité « Biologie fonctionnelle et adaptative », Université Paris VII
- Mme Florence MAISEL, Directeur général, Interel France, conseil de Weight Watchers France
- Mme Alima MARIE, Directrice de l'information, de la communication et du dialogue avec la société, Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail-ANSES
- Mme Muriel MARREAU, Directrice de la recherche et du développement, Weight Watchers France
- Mme Irène MARGARITIS, Chef de l'unité d'évaluation de la nutrition et des risques nutritionnels, Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail-ANSES
- M Jean-Charles MARTIN, Chargé de recherches à l'INRA, Marseille
- M. Pascal MARTIN, ToxAlim - Laboratoire de pharmaco-toxicologie INRA, Toulouse
- M. Philippe MARTY, Directeur de la communication et des affaires publiques, Coca Cola France
- M. Charles-Symphorien MERCIER, Médecin généraliste, DU Nutrition
- Mme Claire MEUNIER, Responsable de la nutrition, Coca Cola France
- M. David MEYRE, Chargé de recherche INSERM-CNRS, Institut de biologie de Lille
- Mme Lydia MEZIANI, Chargée des relations institutionnelles, Nestlé France SAS
- Mme Marie-Caroline MICHALSKI, Chargée de recherche INRA, Lyon
- Mme Béatrice MORIO, Directrice de recherche dans l'unité de Nutrition humaine INRA, Saint Genès Champanelle
- M. Marc MORTUREUX, Directeur général, Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail-ANSES
- M. Philippe MOULIN, Professeur de nutrition, expert auprès de l'AFSSA, Lyon
- M. Michel NEUNLIST, Directeur, INSERM, Nantes
- M. Patrick NGUYEN, ONIRIS-UNE, Nantes
- M. Jean-Michel OPPERT, Médecin nutritionniste, Hôpital de la Pitié-Salpêtrière
- M. Olivier OULLIER, Conseiller scientifique, Centre d'analyse stratégique, CNRS
- M. Angelo PARINI, Cardiologue, Directeur, INSERM, Toulouse
- M. Gérard PASCAL, Chargé de mission, Direction scientifique Nutrition humaine et sécurité des aliments, INRA
- M. François PATTOU, Chirurgien, Lille
- M. Luc PENICAUD, Directeur de recherche, CNRS
- M. Noël PERETTI, Pédiatre, Maître de conférences, Lyon
- M. Richard PLANELLS, Universités Aix-Marseille I et II
- Mme Arila POCHET, Direction générale de la santé
- Mme Corinne POLLIER, Vice-Présidente, Weight Watchers France-Suisse et licences pour l'Europe continentale
- M. Jean-Pierre POULAIN, Sociologue de l'alimentation
- M. Denis RACCAH, Professeur de Nutrition, CHU de Marseille
- M. Claude RICOUR, Nutrition pédiatrique, Hôpital des Enfants malades-Necker
- M. Daniel RICQUIER, Faculté de médecine de l'université Paris-Descartes, site Necker
- M. Daniel RIVIÈRE, Service d'exploration de la fonction respiratoire et de médecine du sport, Clinique des voies respiratoires, Hôpital LARREY, Toulouse
- Mme Laurence ROLLAND-BURGER, Chargée de mission « obésité », Direction générale des hôpitaux, Assistance publique
- Mme Marie-Françoise ROLLAND-CACHERA, INSERM
- Mme Monique ROMON, Professeur de nutrition, Lille
- Mme Sylvie ROUER-SAPORTA, Coordinatrice du DU « troubles du comportement alimentaire »
- Mme Monique ROUSSET, Centre de recherche des Cordeliers, Directeur de recherche « Différenciation intestinale et métabolisme lipidique »
- M. Thibault de SAINT POL, Chercheur, INSEE
- Mme Sarah SAUNERON, Chargée de mission, Centre d'analyse stratégique
- M. Raphaël SCHARFMANN, directeur de laboratoire INSERM U845
- Mme Odile SECHOY-BALUSSOU, Directrice de la recherche et de l'innovation, Hôtel-Dieu Saint-Jacques, Toulouse
- M. Jean-Pierre SEGAIN, CHU Hôtel-Dieu, Nantes
- Mme Karine SIBONI, Rapporteur général de la commission pour la prévention et la prise en charge de l'obésité
- Mme Chantal SIMON, Professeur des universités, INSERM, INRA, Lyon
- M. Louis-Georges SOLER, Directeur de recherche, INRA-ESR
- Mme Karine SPIEGEL, Chargée de recherche, INSERM, Lyon
- Mme THANH LE LUONG, Directrice générale, INPES, (Institut national de prévention et d'éducation pour la santé)
- M. Daniel TOME, Professeur, Sciences de la vie et santé, INRA
- M. Patrick TOUNIAN, Secrétaire général de la Société française de pédiatrie, gastroentérologie et nutrition pédiatriques à l'hôpital Armand-Trousseau
- M. Jean-François TOUSSAINT, Directeur de l'Institut de recherche biomédicale et d'épidémiologie du sport (IRMES), Institut national du sport et de l'éducation physique
- M. René VALERO, Diabétologue, endocrinologue, Universités Aix-Marseille I et II
- M. Philippe VALET, Equipe secrétions adipocytaires, obésités et pathologies associées, Institut de médecine moléculaire de Rangueil, Toulouse
- M. Bernard VIALETTES, Diabétologue, endocrinologue, Universités Aix-Marseille I et II
- M. Hubert VIDAL, Directeur de recherche, INSERM/INRA, Lyon
- M. Jean-Luc VOLATIER, Responsable du pôle d'appui à l'évaluation des risques PASER, AFSSA
- M. Stéphane WALRAND, Centre de recherche en nutrition humaine, Clermont-Ferrand
- M. Jean-Philippe ZERMATI, Nutritionniste
- M. Olivier ZIEGLER, Diabétologie, maladies métaboliques, et de la nutrition, CHU de Nancy
II. À L'ÉTRANGER
a) ALLEMAGNE
- Pr Stephan BISCHOFF, Coordinateur du programme de recherche OGIT, Directeur de l'Institut de recherche nutritionnelle, Université de Stuttgart-Hohenheim
- Pr Susann BLÜHER, Coordinateur du programme de recherche Adipose Target, Centre interdisciplinaire de recherche clinique, Clinique universitaire de Leipzig
- Pr Jens BRÜNING, Coordinateur du programme de recherche NeuroTarget du réseau de compétence fédéral sur l'obésité, Université de Cologne
- Dr. Petra DROHSEL, Directrice du département Prévention, Ministère fédéral de la santé
- Pr Hans HAUNER, Directeur du Centre de médecine nutritionnelle, Université technique de Munich, coordinateur du programme de recherche PEPO
- Dr. Gabriele HAUSDORF, Attachée à la Recherche en santé, Ministère fédéral de l'enseignement et de la recherche
- Pr Johannes HEBEBRAND, Directeur, Institut de psychiatrie et psychothérapie pédiatrique, Université de Duisburg-Essen
- Dr. Thomas ILLIG, Responsable du groupe financé par le programme fédéral NGFN-Plus, Institut d'épidémiologie
- Pr Dr Hans-Georg JOOST, Directeur scientifique, Département de pharmacologie, Institut allemand de recherche nutritionnelle, Nuthetal
- Pr Martin KLINGENSPOR, Directeur du département de médecine moléculaire en nutrition, Institut central de recherche nutritionnelle et alimentaire, Université technique de Munich
- Pr Dietrich KNORR, Porte-parole du « centre d'innovation pour la santé et l'alimentation », Université technique de Berlin
- Dr. Peter KONNER, Néphrologue, Centre de génomique de Cologne, Programme de recherche Neurotarget, Université de Cologne
- M. Joachim KREBSER, adjoint au Chef de division de la Recherche en santé, Ministère fédéral de l'enseignement et de la recherche
- Dr. Bärbel-Maria KURTH, Directrice du département d'épidémiologie, Institut Robert Koch, Berlin
- Dr Gert B. M. MENSINK, Epidémiologiste, Institut Robert Koch, Berlin
- M. Rüdiger MULL, Directeur, Institut de pharmacologie et de toxicologie, Université de Bonn
- Dr Gisela OLIAS, Responsable des relations publiques et des relations avec la presse, Institut allemand de nutrition humaine, Postdam-Nuthetal
- Pr Alexander PFEIFER, Directeur, Institut de pharmacologie et de toxicologie
- Pr Andreas PFEIFER, Coordinateur du réseau Nutrigénomique, Département de nutrition clinique, Département d'endocrinologie, diabète et médecine nutritionnelle, Charité/Institut allemand de recherche nutritionnelle
- Pr Michael STUMVOLL, Centre interdisciplinaire de recherche clinique, Clinique universitaire de Leipzig
- Pr Ulla WALTER, Directeur, Institut d'épidémiologie, de médecine sociale et de recherche sur les systèmes de santé, Ecole supérieure médicale de Hanovre
- Dr. Ute WINKLER, Chef du département Prévention, Ministère fédéral de la santé
- Pr Martina de ZWAAN, Présidente du « Registre allemand de contrôle du poids », coordinatrice du programme de recherche MAIN
b) BELGIQUE
- Mme Stéphanie BODENBACH, DG Santé et protection des consommateurs, Législation alimentaire, Commission européenne
- M. Christophe DIDION, DG Santé et protection des consommateurs, Législation alimentaire, Commission européenne
- M. Francesco F. CARLUCCI, DG Santé et protection des consommateurs, Législation alimentaire, Commission européenne
- Mme Isabelle de FROIDMONT-GOERTZ, DG recherche, Direction Santé, Unité Santé, nourriture et bien-être, Commission européenne
- M. Kevin McCARTHY, Chef de secteur pour la Recherche en santé publique, DG recherche, Direction Santé, Commission européenne
- Mme Valérie ROLLAND, DG recherche, Direction Santé, Unité Santé, nourriture et bien-être, Commission européenne
- Mme Nathalie VERCRUYSSE, DG recherche, Direction Santé, Commission européenne
c) CANADA
- Mme Natalie ALMÉRAS, Chercheur et professeur associé, Centre de recherche, Institut universitaire de cardiologie et de pneumologie de Québec, Université Laval
- M. Jean-Claude COUBARD, Directeur, Institut universitaire de cardiologie et de pneumologie de Québec, Université Laval
- M. Jean-Pierre DESPRÉS, Directeur de la recherche, cardiologie, Centre de recherche, Institut universitaire de cardiologie et de pneumologie de Québec, Université Laval
- Mme Carol GREENWOOD, Directeur adjoint, KLARU, Professeur, Département Nutrition, faculté de médecine de l'université de Toronto
- M. Denis RICHARD, Directeur, Institut universitaire de cardiologie et de pneumologie de Québec, Université Laval
- M. Angelo TREMBLAY, Professeur titulaire, Faculté de médecine, Université Laval
d) DANEMARK
- Dr Arne ASTRUP, Chef du département de la nutrition humaine, Faculté des sciences de la vie, Université de Copenhague
- Pr Torben HANSEN, Chercheur en diabétologie, Institut de recherche Hagedorn, Centre d'étude du diabète de Steno
- M. Preben RUDIEGAARD, Président de la Commission parlementaire chargée de la santé au Parlement
- Pr Thorkild SØRENSEN, Directeur, Institut de médecine préventive
- Pr Steen STENDER, Département de biochimie clinique, Hôpital universitaire de Gentofte
e) ETATS-UNIS
- M. John BARTON, Centre Pennington de recherche biomédicale, Louisiane
- Mme Regina BENJAMIN, Porte-parole du gouvernement fédéral pour les questions de santé publique
- M. Hans-Rudolf BERTHOUD, Neurobiologie et nutrition, Centre Pennington de recherche biomédicale, Louisiane
- M. Claude BOUCHARD, Directeur exécutif, Centre Pennington de recherche biomédicale, Louisiane
- M. Philip J. BRANTLEY, Directeur, division de l'Education, Centre Pennington de recherche biomédicale, Louisiane
- M. George BRAY, Chef de la division Obésité et métabolisme, Centre Pennington de recherche biomédicale, Louisiane
- M. Timothy CHURCH, Médecine préventive, Centre Pennington de recherche biomédicale, Louisiane
- M. Nikhil DHURANDHAR, Infection et obésité, Centre Pennington de recherche biomédicale, Louisiane
- Mme Christine C. FERGUSON, Professeur, Centre médical de l'Université George Washington
- M. Marc HAMILTON, Physiologie de l'inactivité et obésité, Centre Pennington de recherche biomédicale, Louisiane
- M. Peter KATZMARZYK, Epidémiologiste, Centre Pennington de recherche biomédicale, Louisiane
- M. Jeffrey N. KELLER, Directeur adjoint pour les programmes de recherche fondamentale, Centre Pennington de recherche biomédicale, Louisiane
- M. Leslie KOZAK, Professeur en génétique moléculaire et thermogénèse, Centre Pennington de recherche biomédicale, Louisiane
- M. Robert J. KUCZMARSKI, Directeur du programme de prévention et de traitement de l'obésité, Institut national du diabète, des maladies rénales et digestives, Institut national de la santé, Bethesda
- Mme Caroline LORIA, Professeur en épidémiologie et nutrition, Institut national du coeur, des poumons et du sang, Institut national de la santé, Bethesda
- M. Eric RAVUSSIN, Professeur en métabolisme et diabète, chef de la division de la santé et de l'augmentation des performances, Centre Pennington de recherche biomédicale, Louisiane
- M. Griffin P. RODGERS, Directeur de l'Institut national du diabète, des maladies rénales et digestives, Institut national de la santé, Bethesda
- Mme Donna H. RYAN, Directrice exécutive adjointe pour la recherche clinique, Centre Pennington de recherche biomédicale, Louisiane, Présidente de l'Obesity Society pour la période 2009-2010
- Mme Susan B. SHURIN, Directrice par intérim de l'Institut national du coeur, des poumons et du sang, Institut national de la santé, Bethesda
- M. Don WILLIAMSON, Professeur en nutrition, Centre Pennington de recherche biomédicale, Louisiane
f) LUXEMBOURG
- M. Philippe ROUX, Chef d'unité, DG Santé et protection des consommateurs, Commission européenne
g) ROYAUME-UNI
- Dr Bryony BUTLAND, Directrice de l'unité inter-ministérielle sur l'obésité
- Dr Marc-Emmanuel DUMAS, Chercheur en métabolomique, College impérial de Londres
- Dr Susan JEBB, Directrice du département Santé et nutrition, Centre de recherche sur la santé et la nutrition, Conseil pour la recherche médicale (MRC)
- Dr David OGILVIE, Chercheur, praticien hospitalier et consultant médical en santé publique, Unité "Epidémiologie" du Conseil pour la recherche médicale (MRC), Institut des sciences métaboliques de Cambridge
- Pr Stephen O'RAHILLY, Professeur de biochimie clinique, Université de Cambridge, co-directeur de l'Institut des sciences métaboliques de Cambridge
h) SUEDE
- Pr Peter ARNER, Institut Karolinska, Hôpital universitaire de Huddinge
- M. Kenneth ABRAHAMSSON, Chef de programmes, Conseil de recherche pour la santé et les conditions de travail (FAS)
- Mme Kerstin CARSJÖ, Secrétaire scientifique, Conseil de recherche pour la santé et les conditions de travail (FAS)
- Pr Sven ENERBÄCK, Génétique médicale, Göteborg University
- M. Didier GAILLARD, Directeur général de Dassault systèmes-Suède
- Mme Christina ISAKSSON ELDH, Expert, Ministère de l'agriculture
- Pr Olle LARKÖ, Doyen de l'hôpital universitaire de Göteborg
- Mme Pia LINDESKOG, Agence de la santé publique
- M. Jonas LINDBLOM, Chef de projet, Conseil suédois d'évaluation des technologies médicales (SBU)
- M. Jan LILIEMARK, Chef de projet, Conseil suédois d'évaluation des technologies médicales (SBU)
- M. Ralf LÖFSTEDT, Expert, Ministère de la santé et des affaires sociales
- M. Gaëll MAER, Chercheur, Centre de recherche AstraZeneca de Mölndal
- Dr Anders NORLUND, Chef de projet, Conseil suédois d'évaluation des technologies médicales (SBU)
- M. Peter NYSTRÖM, Directeur du Centre de recherche AstraZeneca de Mölndal
- Pr Finn RASMUSSEN, Epidémiologiste, Institut Karolinska, Département de santé publique, Unité de recherche sur l'obésité
- Pr Ulf SMITH, Président, Fondation européenne pour l'étude du diabète
- Mme Maria STRÖMSTEDT, Chercheur, Centre de recherche AstraZeneca de Mölndal
* 1 Le syndrome métabolique regroupe dans sa définition la présence de plusieurs anomalies métaboliques associées (obésité abdominale, hypertriglycéridémie, HDL-cholestérol bas, intolérance au glucose ou diabète de type 2, hypertension). Il prédispose à la survenue d'un diabète de type 2 et au développement de maladies cardiovasculaires.
* 2 Il s'agit des seuils retenus par l'American Heart Association et le National Heart, Lung, Blood Institute. Les seuils de la fédération internationale du diabète sont plus bas puisque l'obésité abdominale est définie par un tour de taille supérieur à 94 cm pour les hommes et 80 cm pour les femmes. En revanche, ces différentes sociétés savantes ont retenu les mêmes seuils pour définir l'obésité abdominale des Asiatiques : un tour de taille = 90 cm pour les hommes et = 80 cm pour les femmes.
* 3 Les 7 thématiques retenues sont : la biologie, la psychologie individuelle, les influences sociétales, l'activité individuelle, l'activité liée à l'environnement, la consommation alimentaire, la production alimentaire.
* 4 Elle augmente la prise alimentaire.
* 5 La densité énergétique indique la quantité d'énergie apportée par une quantité donnée d'aliment. Elle est exprimée en kcal pour 100 g d'aliment.
* 6 Il s'agit d'une panure industrielle, souvent plus épaisse et calorique que la panure « maison ».
* 7 Prenez le contrôle de votre appétit... et de votre poids.
* 8 L'Office parlementaire d'évaluation des choix scientifiques et technologiques a été saisi d'une étude sur les effets sur la santé des perturbateurs endocriniens dans laquelle les liens entre ces derniers et l'obésité seront examinés de manière approfondie.
* 9 Cette question nourrit le débat scientifique.
* 10 Ce paragraphe s'inspire largement de l'ouvrage de Thibault de Saint Pol, « Le corps désirable », publié en 2010.
* 11 Il a été évoqué précédemment que l'obésité devient plus ou moins irréversible lorsqu'elle atteint la phase statique.
* 12 Selon l'OMS, il s'agit de difficultés respiratoires, de problèmes ostéo-articulaires chroniques, de problèmes cutanés et d'infécondité.
* 13 Ce paragraphe s'inspire largement des travaux réalisés sur cette question par Gérard Apfeldorfer, Michelle Le Barzic, Jean-Pierre Poulain et Jean-Philippe Zermati.
* 14 Underfed and overfed : the global epidemic of malnutrition de Gary Gardner et Brian Halweil.
* 15 Il convient de remarquer que les chiffres présentés doivent être pris avec précaution dans la mesure où il n'existe pas de statistiques harmonisées sur la prévalence de l'obésité et du surpoids. En outre, les statistiques nationales sont publiées à des dates différentes, ce qui introduit un biais dans leur comparaison. Néanmoins, ces chiffres donnent un ordre de grandeur.
* 16 Rapport d'information n° 1131 : faire de la lutte contre l'épidémie d'obésité et de surpoids une grande cause nationale ; octobre 2008.
* 17 Il s'agit d'un malaise général qui survient après un repas. Il résulte de l'arrivée brutale des aliments dans l'intestin grêle. Les symptômes les plus courants sont des bouffées de chaleur, des palpitations, des douleurs abdominales, des diarrhées, des haut-le-coeur.
* 18 Le paragraphe est inspiré d'une publication du professeur Daniel RICQUIER et d'une communication faite au dernier congrès de l'AFERO par le professeur Dominique LANGIN.
* 19 Cette observation n'est cependant pas retrouvée dans toutes les études.
* 20 Il s'agit de l'augmentation du taux circulant de LPS.
* 21 Les paragraphes suivants s'inspirent d'une publication de Patrice CANI sur la modulation nutritionnelle du microbiote intestinal en 2009.
* 22 Ce paragraphe s'inspire largement de l'intervention du professeur Claudine Junien aux XVI e rencontres scientifiques de nutrition organisées par Danone.
* 23 Toutes les maladies chroniques ne sont pas liées à l'obésité.
* 24 Ce programme prévoit de mesurer chaque année l'IMC de tous les enfants de 6 à 11 ans, soit un million d'enfants. Les résultats sont envoyés aux parents, avec, le cas échéant, la suggestion de participer à un programme interactif de prévention de l'obésité.
* 25 Non seulement l'impact est mitigé, mais il est mal évalué. Cette question sera évoquée plus loin dans le rapport.
* 26 Il est basé sur une enquête téléphonique.
* 27 A l'exception notable du programme de prévention lancé par le gouvernement britannique en 2008 qui vise explicitement les groupes à risque.
* 28 Les normes sociales rassemblent des règles de conduite et des modèles de comportement prescrits par la société. Elles sont issues des coutumes, des traditions, des systèmes de valeurs progressivement élaborés au sein de cette société. La minceur est un exemple de valeur intégrée à la norme sociale en vigueur. Y résister peut conduire à la marginalisation.
* 29 Melody Barnes est la présidente de la Task Force présidentielle sur l'obésité des enfants qui a remis en mai 2010 un rapport au Président : « résoudre le problème de l'obésité infantile en une génération ».
* 30 Voir l'expertise collective de l'INSERM de 2008 sur l'activité physique : contextes et effets sur la santé.
* 31 L'intégration des personnes obèses dans les activités régulières de l'association sportive est privilégiée. Néanmoins, il est parfois nécessaire d'organiser des cours spécifiques afin de mieux satisfaire le besoin et les contraintes des personnes obèses dont la mobilité et les capacités physiques peuvent être réduites, mais également afin de les « protéger » du regard d'autrui et leur redonner confiance en leur corps.
* 32 Le Pennington Biomedical Research Center a créé un laboratoire consacré à l'étude de la physiologie de l'inactivité physique dirigé par Marc Hamilton.
* 33 L'équilibre nutritionnel : concepts de base et nouveaux indicateurs, le SAIN et le LIM, 2008.
* 34 Il serait intéressant de vérifier si c'est le cas de la restauration collective (dans les entreprises et dans les écoles).
* 35 Retrouver sa liberté de mouvement, plan national de prévention par l'activité physique ou sportive, 2008.
* 36 Richard Thaler et Cass Sunstein sont les concepteurs de cette troisième voie entre le libre fonctionnement des marchés et l'intervention contraignante de l'Etat (réglementation, interdiction).
* 37 Voir l'expertise collective de l'INSERM sur l'activité physique : contextes et effets sur la santé, 2008.
* 38 L'European Strategy Forum on Research Infrastructures (ESFRI), est un groupe de réflexion stratégique qui a reçu la mission de rédiger une feuille de route européenne (roadmap ESFRI) sur les besoins en IR européenne.
* 39 Elle est coûteuse en soi, mais également coûteuse pour l'unité de recherche évaluée. Selon nos interlocuteurs, la seule impression du rapport d'évaluation remis aux experts coûterait 1.500 euros.
* 40 Le phénotypage clinique correspond à une étude approfondie des caractéristiques du sujet, notamment les caractéristiques métaboliques.
* 41 Afin d'augmenter la consommation de fibres, une nouvelle farine (type 80) a été développée, permettant de produire des pains de meilleure qualité, plus riches en glucides complexes et en fibres et avec une moindre quantité de sel. Des expériences ont été réalisées auprès de la population française afin de tester son acceptabilité et se sont révélées concluantes. Néanmoins, la diffusion massive de ce pain est réduite en raison de l'opposition des meuneries à privilégier ce type de farine.
* 42 Le nudging (to nudge signifie littéralement pousser quelqu'un du coude, donc dans le cas présent amener quelqu'un à faire quelque chose) consiste à aider les individus à prendre des décisions qui améliorent leur vie sans attenter à leur liberté.







