Rapport d'information n° 249 (2012-2013) de M. Alain MILON , fait au nom de la commission des affaires sociales, déposé le 19 décembre 2012
Disponible au format PDF (1 Moctet)
-
AVANT-PROPOS
-
I. ÉVALUER DE MANIÈRE JUSTE LA
PRÉVALENCE DES TROUBLES MENTAUX
-
II. POUR MIEUX DÉTECTER ET TRAITER LES
TROUBLES AVÉRÉS
-
I. ÉVALUER DE MANIÈRE JUSTE LA
PRÉVALENCE DES TROUBLES MENTAUX
-
SYNTHÈSE DES PROPOSITIONS
-
TRAVAUX DE LA COMMISSION
-
LISTE DES PERSONNES AUDITIONNÉES
N° 249
SÉNAT
SESSION ORDINAIRE DE 2012-2013
|
Enregistré à la Présidence du Sénat le 19 décembre 2012 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) relatif à la prise en charge psychiatrique des personnes atteintes de troubles mentaux ,
Par M. Alain MILON,
Sénateur.
|
(1) Cette commission est composée de : Mme Annie David , présidente ; M. Yves Daudigny , rapporteur général ; M. Jacky Le Menn, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Claude Jeannerot, Alain Milon, Mme Isabelle Debré, MM. Jean-Louis Lorrain, Jean-Marie Vanlerenberghe, Gilbert Barbier , vice-présidents ; Mmes Claire-Lise Campion, Aline Archimbaud, Catherine Deroche, M. Marc Laménie, Mme Chantal Jouanno , secrétaires ; Mme Jacqueline Alquier, M. Jean-Paul Amoudry, Mmes Natacha Bouchart, Marie-Thérèse Bruguière, M. Jean-Noël Cardoux, Mme Caroline Cayeux, M. Bernard Cazeau, Mmes Karine Claireaux, Laurence Cohen, Christiane Demontès, MM. Gérard Dériot, Jean Desessard, Mmes Muguette Dini, Odette Duriez, Anne Emery-Dumas, MM. Guy Fischer, Michel Fontaine, Mme Samia Ghali, M. Bruno Gilles, Mmes Colette Giudicelli, Christiane Hummel, M. Jean-François Husson, Mme Christiane Kammermann, MM. Ronan Kerdraon, Georges Labazée, Jean-Claude Leroy, Gérard Longuet, Hervé Marseille, Mmes Michelle Meunier, Isabelle Pasquet, M. Louis Pinton, Mmes Gisèle Printz, Catherine Procaccia, MM. Henri de Raincourt, Gérard Roche, René-Paul Savary, Mme Patricia Schillinger, MM. René Teulade, François Vendasi, Michel Vergoz, Dominique Watrin . |
AVANT-PROPOS
Mesdames, Messieurs,
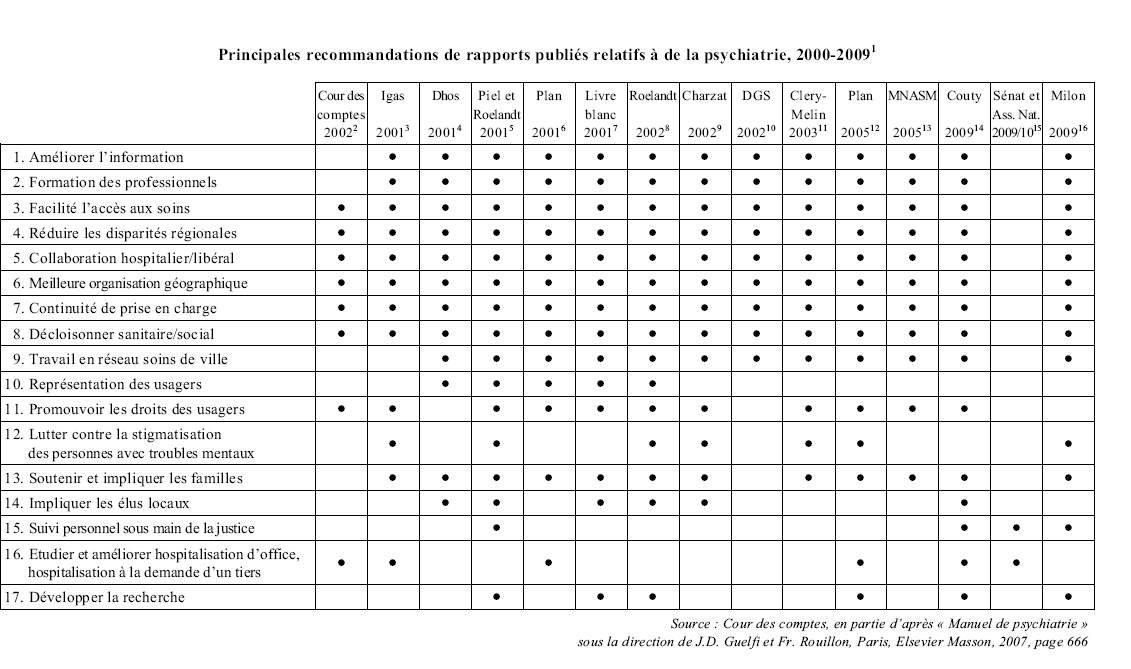
Il y a quelque paradoxe à présenter un nouveau rapport relatif à la prise en charge psychiatrique des personnes atteintes de troubles mentaux. En effet, peu de sujets ont fait l'objet d'autant de rapports parlementaires, des juridictions et corps de contrôles et de comités d'experts. Le dernier rapport en date, celui de la Cour des comptes 1 ( * ) , va jusqu'à présenter un tableau comparatif des propositions faites par les différents auteurs et relève leur grande convergence, pour ne pas dire leur quasi-identité. Il est vrai que certaines mesures isolées, sans doute mal présentées ou mal comprises, ont fait polémique, masquant l'ampleur du consensus.
Le diagnostic, donc, est porté. Pourtant presque aucune des décisions préconisées n'a été prise.
Ces dernières années, des événements dramatiques ont régulièrement placé le problème de santé mentale au coeur de l'actualité : mal-être au travail lié au stress, évaluation de la dangerosité des malades, prise en charge de l'autisme. Mais le Gouvernement précédent n'a présenté au Parlement qu'un projet de loi relatif à l'hospitalisation sans consentement, ayant choisi de focaliser son attention sur la question de la dangerosité, focalisation que nous avions à l'époque dénoncée comme excessive. Néanmoins, il avait également une vision plus large : deux plans de santé mentale ont ainsi été élaborés, le premier pour 2005-2008 et le second pour 2011-2015, dont le programme de mise en oeuvre est paru le 29 février 2012. C'est sur ces plans que repose aujourd'hui l'essentiel de l'action publique. Malgré nos demandes répétées, aucune concertation nationale avec les acteurs de la psychiatrie et de la santé mentale n'a été engagée, ni aucun projet de loi relatif à la santé mentale déposé.
Il convient de s'interroger sur les raisons de cette inaction. Etait-elle liée à l'idée que les préconisations du plan de santé mentale 2005-2008 seraient suffisantes ? Le rapport du Haut Conseil de la santé publique 2 ( * ) et celui de la Cour des comptes ont dressé un bilan exhaustif et finalement en demi-teinte des réalisations liées au plan. Trois problèmes ressortent particulièrement : l'absence de connaissances exactes tant sur la prévalence des troubles relevant de la psychiatrie que sur l'activité des équipes et des structures ; le cloisonnement persistant des soins à toutes les étapes de la prise en charge et spécialement entre psychiatrie et médecine générale ; enfin, l'absence de politique d'innovation et d'amélioration des soins.
Il faut incontestablement une nouvelle impulsion politique sur ce sujet. On pourrait penser que le Gouvernement actuel n'aura qu'à choisir parmi les préconisations déjà formulées pour présenter une politique de lutte contre les troubles mentaux qui s'intègre enfin à la politique de santé publique dans son ensemble. L'annonce d'une nouvelle loi de santé publique semble ouvrir cette possibilité.
Votre rapporteur craint cependant que les difficultés qui ont amoindri la force d'initiative du Gouvernement précédent n'entravent l'action du nouveau. Un élément paraît primordial : l'absence de consensus entre les acteurs, très divers, de la prise en charge des troubles mentaux . Incontestablement aucune démarche de rapprochement des points de vues n'a été entreprise avec les professionnels, Il est vrai que la tâche paraît particulièrement difficile. Aucune proposition dans le domaine de la prise en charge psychiatrique, exceptée peut-être l'augmentation des moyens qui lui sont dévolus, ne peut être formulée sans déclencher des protestations et des campagnes d'opinion dont les termes, rapidement excessifs, tendent à garantir le maintien du statu quo .
Il est vrai que la situation actuelle peut paraître largement préférable à une réforme mal conçue ou aux demi-mesures qui ont déjà été prises . La prise en charge psychiatrique française a été refondée en 1960 avec la création des secteurs sur des valeurs qui conservent toute leur actualité et qui constituent la motivation en même temps que l'identité d'une très grande majorité des soignants. En outre, malgré les défauts dénoncés, le système parvient, grâce à l'implication de l'ensemble des personnels, à prendre en charge la plupart des malades.
Mais le statu quo n'offre que l'illusion du maintien des principes fondateurs. Parmi les nombreux rapports déjà existants, celui que j'ai présenté au nom de l'Office parlementaire d'évaluation des politiques de santé (Opeps) dénonçait l'état d'abandon des malades et des soignants en l'absence d'une politique claire et déterminée d'amélioration de la prise en charge psychiatrique. Abandon, parce que la liberté d'innovation du praticien et l'autonomie du malade, auxquelles nous sommes tous attachés, se heurtent quotidiennement à l'absence de diffusion des meilleures pratiques, qui empêche le progrès des soins, et au défaut de suivi thérapeutique, qui fait peser sur l'entourage des malades la charge parfois écrasante d'une rechute .
Le rapport de l'Opeps, publié en 2009, faisait le constat que la psychiatrie française, longtemps stigmatisée parmi les disciplines médicales, était en mesure aujourd'hui de devenir une médecine de pointe. C'est ce projet ambitieux et porteur d'avenir qu'il convient de présenter aux professionnels de santé, aux patients et à leurs familles. Le présent rapport se propose d'en étudier les modalités, au-delà d'un engouement contemporain pour la santé mentale, à plusieurs égards néfaste.
Légende du tableau ci-après

I. ÉVALUER DE MANIÈRE JUSTE LA PRÉVALENCE DES TROUBLES MENTAUX
La prise en charge psychiatrique des personnes atteintes de troubles mentaux se distingue de la question de la santé mentale à un double titre.
Tout d'abord, la notion de prise en charge psychiatrique fait référence à la prise en charge sanitaire des troubles mentaux. Celle-ci, chacun le sait, n'est pas la seule dimension de ces troubles. Certains tendent même à penser qu'elle n'est pas leur aspect le plus important. Incontestablement, éviter la désinsertion sociale des malades ou permettre leur réinsertion et développer les alternatives à l'hospitalisation sont des objectifs de première importance quand il est question de troubles mentaux. Mais, pour votre rapporteur, l'approche sociale ne saurait suffire et seule une prise en charge médico-sociale, intégrant donc un suivi psychiatrique, peut véritablement permettre aux malades de mener l'existence la plus épanouie possible .
Ensuite, la prise en charge psychiatrique se concentre sur les pathologies . Notons que si la notion de troubles mentaux exclut a priori les troubles du comportement, comme l'anorexie, et les troubles envahissant du développement, comme l'autisme, ce rapport y fera néanmoins référence en tant que de besoin. Le point essentiel est que la prise en charge psychiatrique n'aborde pas la question de la santé mentale positive, du « bien-être », au sens de l'Organisation mondiale de la santé (OMS) et, d'autre part, que dans le champ de la « mauvaise » santé mentale, elle ne s'intéresse qu'aux troubles plus sévères, qui relèvent au moins pour partie des indications thérapeutiques médicales et qui ne peuvent relever exclusivement des autres formes de thérapeutiques.
Il convient donc d'interroger la popularité actuelle du concept de santé mentale , qui s'allie souvent à une contestation de la psychiatrie comme thérapeutique. Celle-ci ne doit pas masquer l'ampleur des besoins médicaux spécialisés.
A. L'ENGOUEMENT POUR LE CONCEPT DE SANTÉ MENTALE...
La prise en charge psychiatrique fait l'objet d'attaques qui tendent à dissoudre les troubles mentaux dans un problème beaucoup plus large, celui du mal-être, qui ne relève pas de la médecine mais d'une approche sociale .
1. Un concept qui s'inscrit dans une vision globalisante et socialisante de la santé
La notion de santé mentale est issue de la convention constitutive de l'OMS de 1948 ; elle a ensuite été précisée et diffusée par l'OMS et ses organisations régionales au cours des dix dernières années 3 ( * ) . Elle s'intègre à l'approche globale des problématiques de santé qui caractérise cette institution internationale : la santé est caractérisée par un « état de complet bien-être physique, mental et social et non par la simple absence de maladie », de même « la santé mentale est un état de bien-être dans lequel une personne peut se réaliser, surmonter les tensions normales de la vie, accomplir un travail productif et contribuer à la vie de sa communauté ». Cette définition passe donc sous silence tout aspect médical pour souligner les facteurs et les conséquences sociales de la santé mentale, présentée comme « le fondement du bien-être d'un individu et du bon fonctionnement d'une communauté 4 ( * ) ».
La Commission européenne a repris cette notion dans son Livre Vert sur la santé mentale, publié en 2005 5 ( * ) . Au prix d'une certaine confusion des concepts, elle estime que « Les troubles mentaux ( qui se manifestent le plus souvent par l'anxiété et la dépression ) n'affectent pas seulement la vie des malades : ils représentent aussi un coût considérable pour la société et l'économie, surtout en matière d'éducation, de soins de santé et de justice. Il s'agit d'un des principaux motifs de demande de congé de maladie, de retraite anticipée ou de pension d'invalidité ». La mauvaise santé mentale y est donc estimée au travers des troubles anxiodépressifs dont la prévalence et le coût apparaissent comme exorbitants. Le Livre Vert l'évalue pour 2004 à 235 euros par habitant de l'Union.
En France, la direction générale de la santé (DGS) a partiellement adopté la notion de santé mentale, tout en maintenant celle de troubles mentaux. Dans les informations communiquées à la Cour des comptes, elle estime ainsi qu'« environ 30 % de la patientèle des médecins généralistes souffrirait de troubles psychiatriques ou relatifs à leur santé mentale ».
L'approche en matière de santé mentale tend en fait à reléguer les troubles mentaux relevant d'un traitement psychiatrique au rang d'épiphénomènes au sein d'un problème de santé beaucoup plus large.
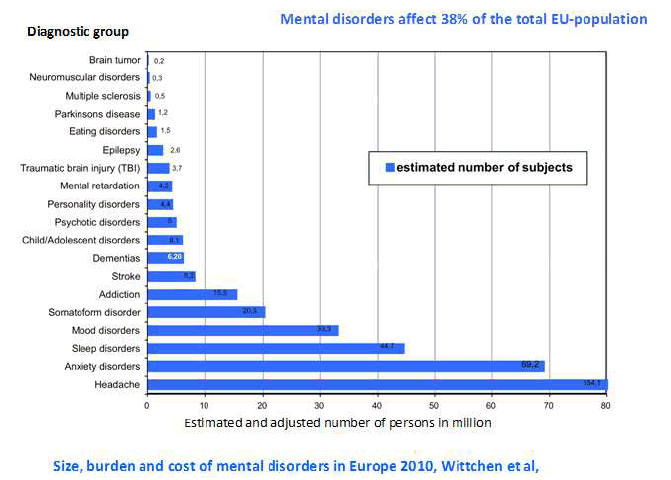
Tout d'abord, les études estimant la prévalence des troubles mentaux reposent de plus en plus sur une acception large . Un article, publié en septembre 2011 dans la Revue européenne de neuropsychopharmacologie, affirmait ainsi que chaque année, 38,2 % de la population européenne souffre d'un trouble mental 6 ( * ) . Un rapport du Department of Health des Etats-Unis estime pour sa part qu'en 2011, 45,6 millions de personnes de plus de dix-huit ans, soit 19,6 % de la population adulte du pays, ont souffert d'une maladie mentale 7 ( * ) . Or, l'étude européenne inclut la dépression, la démence, l'usage d'alcool et le stress mesuré par le nombre d'attaques cardiaques. Le rapport publié aux Etats-Unis comprend pour sa part l'ensemble des pathologies contenues dans le référentiel publié par l'association américaine de psychiatrie dans sa version publiée en 1994 et connu sous le nom de DSM-IV 8 ( * ) .
Un exemple des maladies comprises dans le cadre d'une
approche
en termes de santé mentale
Par ailleurs, ainsi que le souligne le rapport du Centre d'analyse stratégique, La santé mentale, l'affaire de tous 9 ( * ) , « ce ne sont pas forcement les mêmes facteurs qui sous-tendent l'absence de troubles mentaux et la santé mentale positive ». De plus, « la maladie mentale et la santé mentale ne sont pas mutuellement exclusives : une personne souffrant d'une maladie mentale peut jouir par d'autres aspects d'une santé mentale positive ». L'action sur les causes de la dépression et donc sur le stress, la promotion de l'autonomie et du développement personnel paraissent donc porteuses d'un niveau de bien-être plus élevé que la seule prise en charge psychiatrique.
La santé mentale tend en effet à se confondre avec la capacité à mener une vie sociale. Le Haut Conseil de la santé publique, analysant la notion, note que « la socialité est au coeur de la santé mentale car elle fait partie du diagnostic (par exemple, un excès de culpabilité dans la mélancolie qui inhibe le patient ou, au contraire, une insuffisance de culpabilité dans les troubles des conduites) ». A partir de cet élément fondamental, le HCSP distingue deux acceptions du terme. Il est tout d'abord employé pour encourager la désinstitutionalisation du traitement psychiatrique et le développement des compétences sociales des malades afin de faciliter leur réinsertion. « De là, affirme le Haut Conseil, la préoccupation constante d'une articulation entre le sanitaire et le social, et le constat récurrent de son insuffisance ». L'autre emploi du terme est bien plus vaste : la santé mentale englobe alors tant les maladies mentales que « l'équilibre psychologique de l'individu ». « La conséquence est la montée de la préoccupation pour la souffrance psychique dans nos sociétés » : « la souffrance psychique était un aspect de la maladie mentale. C'est désormais l'inverse ».
La notion de santé mentale et celle de santé mentale positive, sans pathologie, s'inscrivent donc dans le cadre de la promotion du bien-être de l'individu au sein de la société. A ce titre, elles peuvent incontestablement être porteuses de progrès pour les personnes qui souffrent et pour la collectivité dans son ensemble. Elles ne sont pourtant pas exemptes de dangers. D'une part, elles tendent à s'appuyer sur les pratiques non médicales pour promouvoir la confiance de l'individu en lui-même et ses capacités sociales. Or, si des professionnels de grande qualité peuvent fournir des conseils aux personnes qui le souhaitent, le centre d'analyse stratégique relève que les personnes au niveau de diplôme les plus faibles sont séduites par des pratiques comme le coaching dont on sait qu'elles peuvent comprendre des éléments déviants voire sectaires.
Par ailleurs, ainsi que le soulignait le philosophe rationaliste Anthony Flew dans son ouvrage classique sur la maladie mentale 10 ( * ) , plus la définition de la santé mentale est vaste, plus elle tend à se confondre avec le comportement social dominant . Celui-ci, jugé désirable, risque de devenir une norme à laquelle chacun doit se conformer, au détriment de la liberté individuelle. La caractérisation des pathologies mentales selon des critères médicaux et avec les indications les plus précises possibles de traitement est la garantie que le concept de santé mentale ne deviendra pas un nouveau mode de contrôle social.
Enfin, il n'est absolument pas prouvé qu'une société harmonieuse serait exempte de maladies mentales. En effet, si la part des facteurs environnementaux est incontestable, elle ne peut être considérée comme exclusive.
La psychiatrie et les psychiatres n'ont pas vocation à traiter l'ensemble du mal-être social. Dans son domaine de compétence, les pathologies mentales, la psychiatrie doit permettre une approche équilibrée entre les traitements médicaux et les autres formes de prise en charge.
2. Une remise en cause de la psychiatrie
Les Etats-Unis concentrent 49 % des publications en matière de recherche en psychiatrie . La discipline est particulièrement présente dans la vie sociale. C'est peut-être pour cette raison que les contestations les plus radicales de la prise en charge psychiatrique sont également formulées dans ce pays. Elles rejoignent les inquiétudes de nombreuses personnes, dont des praticiens en France.
Cette remise en cause est ancienne 11 ( * ) mais la critique la plus radicale, en même temps que la plus construite, de la psychiatrie a été portée par Marcia Angell, connue pour sa dénonciation de l'influence des firmes pharmaceutiques sur la médecine, dans une série d'articles publiés en 2011 12 ( * ) . La première remise en cause est celle de la prévalence des pathologies mentales, spécialement s'agissant des troubles du comportement chez les enfants et adolescents. Marcia Angell note ainsi que le nombre d'allocations versées par l'Etat fédéral en raison d'un handicap mental a été multiplié par trente-cinq en vingt ans pour les mineurs, plaçant la maladie mentale en tête des causes de handicap pour les enfants .
a) La prévalence
A partir de l'idée que la prévalence actuelle des maladies mentales est surestimée, ce sont les modalités de définition des pathologies mentales qui sont remises en cause. La maladie mentale, aux Etats-Unis, est en effet diagnostiquée sur la base de symptômes, c'est-à-dire de manifestations subjectives de la maladie , comme la douleur, et de comportements et non de signes, qui sont des manifestations objectives, comme une inflammation. La psychiatrie se distingue ainsi des autres disciplines médicales en ce que la plupart des maladies traitées par les autres spécialités produisent des signes physiques et des résultats biologiques ou radiologiques anormaux, en plus de symptômes.
Il n'est dès lors pas étonnant que la révision en cours du guide de diagnostic établi par l'association américaine de psychiatrie , qui doit s'achever en mai 2013, fasse l'objet de débats importants. Ce manuel, le DSM V, est appelé à faire référence, notamment pour la publication dans les revues internationales , comme ses précédentes versions depuis la troisième qui, en 1980, était publiée avec l'intention de rompre avec l'approche freudienne de la maladie mentale et « de clarifier pour tous ceux qui pourraient avoir un doute, que la psychiatrie est une spécialité de la médecine » 13 ( * ) . Son champ d'application de plus en plus large fait cependant l'objet de contestations. En dernier lieu, les critères d'inclusion de symptômes et de pathologies dans différents « spectres » de maladies comme l'abus de substance ou l'autisme ont entrainé des controverses nombreuses. D'après Bernard Gibello, président de l'Association française de psychiatrie, le diagnostic DSM-IV de l'autisme est porté aujourd'hui deux cents fois plus souvent qu'avec les critères de la classification française des troubles mentaux de l'enfant et de l'adolescent (CFTMEA).
Les critiques concernant la révision du DSM ont peut-être été accentuées par le souhait d'ouverture et de transparence des commissions de spécialistes en charge de la nouvelle édition du guide. Plusieurs périodes destinées à la réception de commentaires des professionnels de santé mais aussi des malades, des familles et des associations ont été organisées générant plusieurs dizaines de milliers de réponses. La critique fondamentale adressée au DSM reste cependant que l'évolution des critères de diagnostic et de la catégorisation même des maladies serait en définitive moins liée aux connaissances scientifiques qu'aux offres de traitement, c'est-à-dire principalement aux produits de l'industrie pharmaceutique. Il convient cependant de noter que l'équipe en charge de la révision du DSM a affirmé à plusieurs reprises que les traitements médicamenteux n'étaient pas la seule indication possible pour la prise en charge des troubles mentaux.
b) Les médicaments.
Les traitements médicamenteux font pour leur part l'objet d'une triple contestation :
- sur leur efficacité ;
- sur le rapport bénéfice-risque ;
- sur leur lien avec des théories non prouvées sur l'origine des troubles mentaux.
Les années 1950 ont vu une transformation des modalités de prise en charge psychiatrique suite à la mise sur le marché de quatre nouvelles molécules, la chlorpromazine en 1954, le méprobamate en 1955, l'iproniazid en 1957 et la première benzodiazépine, la chlordiazépoxyde, en 1958. Ces molécules, agissant comme calmant ou comme stimulant, permettent de réduire les symptômes les plus visibles de certains troubles mentaux. Elles limitent voire éliminent la nécessité de contrainte et d'isolement et ouvrent la perspective d'un traitement ambulatoire des malades, mis en place dans les années 1960.
L'efficacité réelle de certains médicaments utilisés aujourd'hui a cependant été remise en cause à partir d'une analyse de l'ensemble des essais cliniques disponibles. Un chercheur 14 ( * ) affirme ainsi qu'une fois éliminés les biais méthodologiques des études cliniques, il apparaît que plusieurs gammes d'antidépresseurs ont un effet clinique à peu près équivalent au placebo. Dès lors que leur efficacité est considérée comme faible, le rapport bénéfice/risque des médicaments psychiatriques devient défavorable. Comme l'indique le rapport de l'Office parlementaire d'évaluation des politiques de santé sur le bon usage du médicament psychotrope 15 ( * ) , même si les nouvelles classes de médicaments ont des effets secondaires moindres que leurs prédécesseurs, leur ampleur exacte n'est pas connue avec certitude en raison d'études pharmaco-épidémiologiques insuffisantes.
L'Igas 16 ( * ) relève néanmoins que les neuroleptiques classiques provoquent « des syndromes extrapyramidaux (tremblements, hypertonie et akinésie) dont l'importance dépend de la dose administrée et qui disparaissent à l'arrêt des traitements, des dyskinésies tardives (20 % à 40 % des traitements prolongés), des crises convulsives, de l'hypotension orthostatique », ainsi que des effets plus rares. Les neuroleptiques de seconde génération génèrent peut-être moins d'effets neurologiques mais « entraînent des effets métaboliques (prise de poids, obésité, diabète, hyperlipémies, dysfonctions sexuelles, hyperprolactinémie, constipation) ainsi que des risques cardiaques accrus ».
De plus comme le relève l'expertise collective de l'Inserm sur les médicaments psychotropes 17 ( * ) : « D'après les études internationales, chez les patients suivis pour des troubles psychiatriques, la prévalence de la dépendance aux médicaments psychotropes semble plus élevée qu'en population générale et des facteurs de risque communs (biologiques ou sociaux) sont suspectés dans cette population ».
Plus fondamentalement, le développement des médicaments psychiatriques a accompagné, et non limité, l'essor de la prévalence des troubles mentaux , ce qui peut être considéré comme un échec. Le directeur du National Institute of Mental Health , chargé de la politique fédérale de santé mentale aux Etats-Unis, constate ainsi que malgré le « boom » des médicaments psychotropes depuis cinquante ans - ils représentent un chiffre d'affaires de 25 milliards de dollars en 2011 aux Etats-Unis -, il n'y a eu aucun impact significatif sur la morbidité, mesurée par la prévalence, ou la mortalité, mesurée par le taux de suicide 18 ( * ) .
c) Les thérapies
La prise en charge psychiatrique est accusée d'être peu efficace, insuffisamment rigoureuse et donc sujette aux « effets de mode » en matière thérapeutique.
De ce point de vue, l'hypothèse de l'origine neurologique des troubles mentaux, qui sous-tend l'approche anglo-saxonne contemporaine, est remise en question car aucune causalité n'a pu être établie entre les dysfonctionnements cérébraux relevés chez les malades et la maladie elle-même . Ainsi l'hypothèse d'un lien de causalité entre dopamine et schizophrénie, particulièrement développée dans les années 1960, n'a pu être prouvée de manière empirique 19 ( * ) . Les variations par rapport à la normale du taux de dopamine chez les malades peuvent apparaître tout autant comme une cause que comme une conséquence ou une coïncidence avec la maladie. De manière significative, le rôle de la dopamine dans l'action des neuroleptiques a pour sa part été scientifiquement validé.
Les théories psychiatriques fondées sur la biologie ont par le passé déjà été répudiées faute d'assises scientifiques suffisantes. Elles ont néanmoins suscité pendant un temps au moins l'enthousiasme d'une partie des praticiens avec des conséquences parfois graves en matière de prise en charge et donc pour les patients. Juste avant l'essor des médicaments psychotropes, la chirurgie psychiatrique popularisée sous le nom de lobotomie était elle aussi largement pratiquée avec des indications de plus en plus larges, incluant notamment les troubles de l'alimentation, et un protocole léger au point de rendre l'opération possible sans l'intervention d'un chirurgien. La valeur de cette pratique était reconnue au-delà des seuls psychiatres comme en témoigne l'attribution du Prix Nobel de médecine pour 1949 à Antonio Egas Moniz pour « sa découverte de la valeur thérapeutique de la lobotomie dans certaines psychoses ». La lobotomie continue à être pratiquée dans certains pays dans des indications particulièrement réduites. Mais le recours à cette intervention utilisée sur plusieurs dizaines de milliers de patients a quasiment cessé dès lors que les traitements alternatifs sont apparus comme également efficaces et que ses fondements scientifiques et éthiques ont été remis en cause.
Incontestablement, les dérives de pratiques psychiatriques renforcent l'intérêt des prises en charge non physiquement invasives et donc de la psychanalyse : Winnicott fut d'ailleurs l'un des adversaires les plus connus et convaincants de la lobotomie 20 ( * ) . Ces dérives nourrissent par ailleurs le mouvement antipsychiatrique, sans toutefois apporter à elles seules la preuve qu'il existe une alternative complète à la prise en charge psychiatrique des troubles mentaux.
d) Des critiques injustes s'agissant de la psychiatrie française
Votre rapporteur ne peut que constater l'existence d'une spirale néfaste : l'extension du concept de santé mentale aux troubles du comportement dès le plus jeune âge a pour conséquence l'encombrement croissant des consultations en psychiatrie, une pression accrue sur les médecins pour poser rapidement un diagnostic et engager un traitement qui donne des résultats immédiats et, en réaction, l'émergence de contestations radicales de la psychiatrie.
Nombre des praticiens auditionnés ont insisté sur l'augmentation du nombre de consultations, spécialement en pédopsychiatrie, liées à des questions impliquant moins des troubles mentaux que des problèmes hétérogènes de nature sociale. Le Haut Conseil de la santé publique, à propos du cas d'un centre hospitalier, dresse le constat suivant : alors que sa population était composée en 1987 « pour 44 % par des personnes atteintes de schizophrénie (en incluant 10 % de délires chroniques), en 2002, le pourcentage passe à 29 % tandis que les troubles de l'humeur (n'apparaissant pas ou n'étant pas comptés en tant que tels en 1987) font 29 % ». Cette situation est vue comme entravant la prise en charge rapide des malades les plus lourds .
En effet, elle accentue le recours à la psychiatrie pour les malades que les autres branches de la médecine, voire que la société elle-même, délaissent. Comme l'a indiqué à votre rapporteur Anne Fagot-Largeault, professeur au Collège de France et ancien médecin psychiatre dans un service d'urgence hospitalière, « le diagnostic psychiatrique est trop souvent un diagnostic de secours (par défaut) ». La psychiatrie sert trop souvent de moyen aux autres services de médecine pour retirer de leur file active les patients dont les symptômes ne sont pas rapidement identifiables.
La psychiatrie se retrouve dès lors dans une situation difficile, appelée à devenir le bouc émissaire des échecs de la médecine et de la société en général . Une partie des critiques dont elle fait l'objet sont donc injustes, d'autant que la psychiatrie française se distingue par une plus grande prudence que la psychiatrie anglo-saxonne .
Notamment, les critiques adressées à une partie de la psychiatrie anglo-saxonne en raison de dérives sociales et économiques sans lien réel avec les besoins des malades ne sont pas applicables à l'ensemble des pratiques psychiatriques et des praticiens.
La psychiatrie française a par ailleurs été moins sensible aux effets de mode en matière théorique et thérapeutique. La définition de la psychiatrie comme thérapie de l'être et non d'un organe, à laquelle sont attachés la plupart des praticiens auditionnés par votre rapporteur, a ainsi empêché la focalisation exclusive sur la neurobiologie.
De même, ainsi que l'a souligné Caroline Eliacheff lors de son audition, la pédopsychiatrie, par exemple, s'est longtemps caractérisée par la volonté de ne pas fixer un diagnostic sur l'état d'un enfant et de commencer un traitement médicamenteux de manière trop précoce. La plupart des praticiens auditionnés par votre rapporteur lui ont indiqué les précautions que nécessitait le recours au DSM et leur préférence pour la classification des troubles mentaux proposée par l'OMS ou celle élaborée en France.
Les psychiatres français sont, à juste titre, soucieux de préserver la spécificité de leur approche qui, plus graduelle et limitée, est en même temps moins dangereuse pour les patients et plus respectueuse de leur autonomie. Le complément indispensable de cette spécificité est l'attachement aux progrès de la science et aux apports des publications internationales en matière de prise en charge.
B. ... NE DOIT PAS MASQUER L'AMPLEUR DES BESOINS EN MATIÈRE DE PRISE EN CHARGE PSYCHIATRIQUE
En France, la Cour des comptes évalue à 107 milliards d'euros par an le coût économique et social des pathologies mentales 21 ( * ) . Les pathologies relevant de la psychiatrie se situent au troisième rang des maladies les plus fréquentes, après le cancer et les maladies cardio-vasculaires. Afin de faire face à cette situation, la prise en charge spécifiquement psychiatrique des personnes atteintes de troubles mentaux doit être renforcée et modernisée. Il est également impératif d'éviter que certaines situations intolérables ne se perpétuent et ne discréditent les objectifs poursuivis.
1. Un système orienté vers le soin
La rénovation de la prise en charge psychiatrique en France date de la circulaire du 15 mars 1960 qui a fondé le « secteur », selon des principes toujours actuels. La Cour des comptes les résume de la façon suivante : « proximité, continuité et cohérence des soins, prévention, réinsertion, non-stigmatisation ». Le secteur psychiatrique est un réseau couvrant une population d'environ 70 000 personnes et chargé d'assurer la coordination des actions de prévention, de diagnostic, de soins, de réadaptation et de réinsertion sociale destinées à lutter contre les maladies mentales.
La volonté de soigner les malades est au coeur de l'action des professionnels de santé. La structuration des soins est destinée à permettre la prise en charge la plus rapide possible. Est ainsi considérée comme à privilégier la prise en charge ambulatoire institutionnelle, dans laquelle les patients sont suivis dans le cadre d'une consultation au sein d'un établissement dédié. Elle concerne 86 % des malades. Viennent ensuite les alternatives à l'hospitalisation à temps partiel ou complet puis, pour les cas les plus graves ou les crises aigües, l'hospitalisation à temps complet avec ou sans consentement.
Sur le terrain, la volonté de soigner les malades aux plus près de leur lieu de vie entraine des innovations nombreuses, portées par les soignants. Des équipes mobiles se rendent par ailleurs au contact des populations les plus fragiles, notamment celles en situation de précarité.
Il convient donc d'abord de donner au système existant les moyens de fonctionner .
Le plan psychiatrie et santé mentale a généré des investissements porteurs de progrès permettant de lutter contre la vétusté chronique des locaux hospitaliers et la construction de structures adaptées aux besoins des populations spécifiques - problème récurrent, qui figure déjà au coeur de la circulaire du 15 mars 1960 qui constate la vétusté des locaux et fixe des critères pour déterminer s'ils doivent être rénovés ou détruits.
D'après la Cour des comptes, en 2005, au moment de la mise en place du plan psychiatrie et santé mentale, 80 % des bâtiments consacrés à la prise en charge psychiatrique avaient bénéficié de rénovations, mais moins d'un quart des chambres disposaient d'une douche et de toilettes . Les services techniques étaient par ailleurs insatisfaisants dans 86 % des cas.
Un programme important d'investissements a donc été mis en oeuvre : il doit totaliser à 1,8 milliard d'euros d'ici 2017, dont une partie en garantie d'emprunt. Le plan hôpital 2007 lancé en 2003 avait par ailleurs prévu 600 millions d'euros d'investissements dans les établissements psychiatriques.
Comme le souligne la Cour des comptes, ces investissements apparaissent indispensables pour garantir que les soins s'effectuent dans des conditions matérielles conformes à la dignité des malades, mais ils rendent plus difficile une réorientation des soins vers les alternatives à l'hospitalisation.
Comme y invitent plusieurs rapports, il importe désormais de dépasser l'urgence et de définir une stratégie globale permettant de mettre en adéquation les moyens de l'hospitalisation psychiatrique et ses missions.
Votre rapporteur a eu l'occasion de souligner les inquiétudes que suscitent certaines innovations, comme les unités hospitalières spécialement aménagées (UHSA) destinées à permettre l'hospitalisation sans contrainte des détenus atteints de troubles psychiatriques. La Cour des comptes a souligné le financement parfois prématuré de ces structures particulièrement coûteuses en raison des impératifs de sécurité. Il apparaît néanmoins que l'implication des équipes justifie la mise en place de ces structures et ouvre la perspective de remédier au traitement des détenus en situation de décompensation et trop souvent soumis à l'hôpital à des mesures de coercition qui ne se justifient pas par leur pathologie.
2. Des situations inacceptables
Ainsi que le souligne le rapport de la Cour des comptes, le défaut principal du système actuel est paradoxalement l'accent disproportionné mis sur l'hospitalisation qui compte 19 millions d'actes par an contre 18 millions pour la prise en charge ambulatoire. Le nombre des actes n'est en effet pas toujours lié à la situation du malade, mais à l'absence de mode de prise en charge alternatif, spécialement médico-social. La FNaPsy, principale association de malades, a insisté sur ce point lors de son audition. Cette situation entraîne des investissements en personnels et en moyens trop importants dans les structures hospitalières au détriment des alternatives à l'hospitalisation.
Mais il importe aussi de mesurer l'importance des soins dispensés à l'hôpital. De ce point de vue, au-delà des problèmes matériels, plusieurs défauts organisationnels relevés par les organismes de contrôle conduisent à la remise en cause des droits des malades et à des situations d'autant plus inacceptables qu'elles se juxtaposent avec des prises an charge d'excellence dans plusieurs établissements hospitaliers. L'inégalité dans l'accès aux soins qui apparaît ainsi est en directe opposition avec les principes qui fondent la psychiatrie française contemporaine.
La Cour des comptes et l'Igas ont toutes deux posé de manière préoccupante la question du temps disponible des personnels soignants en psychiatrie. Il convient de rappeler que le contexte général est, comme pour l'ensemble des spécialités, celui d'une pénurie de médecins tant dans le secteur public, un poste budgétaire sur cinq étant vacant, qu'en médecine de ville. La Cour des comptes relève qu'entre 2000 et 2010, malgré l'augmentation du nombre de postes ouverts à l'internat, les écarts de densité pour cent mille habitants se sont creusés. Si l'on met à part le cas de Paris (67 praticiens libéraux pour 100 000 habitants), les déséquilibres vont du simple au décuple entre la Gironde (21) et les Bouches-du-Rhône (20) et les départements comme l'Eure ou la Vendée (2). La Guyane n'a aucun psychiatre libéral. La Cour des comptes a relevé à plusieurs reprises que, faute de candidats spécialisés, ce sont parfois des médecins généralistes qui sont recrutés sur les postes ouverts, certains services fonctionnant ainsi quasi exclusivement avec des omnipraticiens.
S'agissant des praticiens en exercice, il convient de distinguer les pratiques légales, qu'il convient de mieux encadrer, des pratiques contraires au droit, qu'il faut sanctionner.
a) A l'hôpital
On peut tout d'abord noter que les médecins hospitaliers font un recours important aux deux demi-journées hebdomadaires qu'ils peuvent consacrer à d'autres activités. Ces 20 % de temps de travail sont pour partie pris par des activités d'expertise à la demande des magistrats qui constituent une mission importante de service public. L'étude d'impact accompagnant le projet de loi de programmation relatif à l'exécution des peines 22 ( * ) relève le décalage entre l'accroissement du nombre d'expertises psychiatriques réalisées sur les auteurs d'infractions pénales entre 2002 et 2009 (+ 149 %) et l'insuffisance du nombre d'experts (actuellement 537 médecins inscrits sur les listes des cours d'appel). Le nombre d'expertises par psychiatre est ainsi passé de 61 à 151 entre 2002 et 2009. L'importance des besoins, qui traduit surtout, selon votre rapporteur, un problème de prise en charge sociale des personnes atteintes de troubles mentaux, ne doit pas empêcher les praticiens de remplir leur mission première, qui est le soin aux malades qui leur sont confiés.
Par ailleurs, la Cour des comptes constate que ce temps est souvent utilisé pour « des vacations salariées dans des sites de toute nature », sans lien nécessaire avec l'intérêt collectif. « Ces activités majorent en moyenne de 16 % une rémunération de l'ordre de 6 600 euros nets mensuels ». La régulation de cette activité extrahospitalière incombe depuis la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) 23 ( * ) à la direction de l'hôpital, à condition toutefois que celle-ci ait été avertie, conformément à l'obligation qui pèse sur les intéressés. La Cour relève que dans un site hospitalier ayant fait l'objet d'une visite, 20 % des médecins s'abstenaient de toute déclaration à la direction de l'hôpital.
L'Igas a pour sa part relevé des cas de non-respect des obligations professionnelles à l'hôpital. Ainsi, l'octroi d'une journée d'absence hebdomadaire supplémentaire sans justification nécessaire. En 2010, dans un établissement de la région Paca contrôlé par l'inspection générale, « la présence constatée des psychiatres [en semaine] n'atteint pas 50 % des effectifs prévus dans les services. Leur présence n'est pas prévue le samedi, le dimanche et les jours fériés. La pauvreté des dossiers médicaux des malades reflète une carence générale. » Malheureusement, les auditions conduites par votre rapporteur tendent à laisser penser qu'il ne s'agit pas d'un cas unique, même si ces situations sont minoritaires.
Le manque de temps disponible de psychiatres a des conséquences directes sur le soin. Comme le relève l'Igas, les personnels non médicaux sont laissés sans encadrement face à des situations complexes et les patients sont sans accès aux médecins .
« Trois facteurs au moins augmentent le risque de fugue ou de violence au cours d'un séjour dans une unité d'hospitalisation. Tout d'abord, le confinement dans des espaces étroits de personnes de tous âges présentant des pathologies et des origines diverses, certaines délirantes et en crise aigüe et d'autres proches de la sortie, crée d'inévitables tensions. Par la suite, la négation de la vie privée qui se traduit par des chambres communes, parfois le port obligatoire du pyjama en journée, le repas systématiquement pris en commun, la chaine de télévision imposée et l'absence quasi totale de distractions les aggravent encore. Enfin, l'utilisation abusive des chambres d'isolement (accentué parfois par l'emploi des méthodes de contention) éloignée parfois de toute bonne pratique et presque systématiquement pour les détenus et les malades difficiles, peut rendre la tentative de fugue ou d'agression hautement prévisible. »
La plupart des mesures coercitives prise dans le cadre des soins ne sont pas validées scientifiquement. Le groupe Cochrane, qui conduit des méta-analyses, n'a trouvé aucune étude permettant de mesurer l'intérêt thérapeutique de l'isolement et de la contention pour les personnes atteintes de troubles mentaux sévères 24 ( * ) . Sans effet thérapeutique prouvé, elles doivent s'interpréter comme des mesures de police. Leur usage doit donc être limité à ce qui est strictement nécessaire pour empêcher les malades d'être dangereux pour les autres et pour eux-mêmes.
b) En médecine libérale
Des pratiques excessives sont aussi relevées dans le cadre de la psychiatrie libérale. D'après l'assurance maladie, les trois psychiatres libéraux les plus actifs d'une région que la Cour des comptes, qui a repris cette enquête, ne nomme pas, ont effectué soixante-trois consultations par jour ouvré en moyenne en 2009. Des cas dépassant quarante actes ont été relevés dans d'autres régions. La moyenne nationale est de 11,5.
L'existence de dérives dans les pratiques psychiatriques nourrit le discours antipsychiatrique voire sectaire : la Commission des citoyens pour les droits de l'homme, affiliée à la Scientologie, affirme ainsi que la psychiatrie constitue un danger pour la société.
c) Des solutions accessibles
Les cas de dérive dans la prise en charge à l'hôpital ne doivent pas masquer l'état globalement très satisfaisant du suivi au sein des services . En effet, leur certification par la Haute Autorité de santé a permis d'établir que plus de 80% des dossiers des malades étaient bien tenus ce qui montre la disponibilité globale des personnels.
La fin de ces dérives, et la meilleure protection des droits des malades comme de la sécurité des personnels, reposent non pas tant sur le renforcement des mesures de sécurité que sur le projet thérapeutique de l'équipe soignante. L'Igas donne ainsi l'exemple de centre hospitalier Henri Laborit de Poitiers où la circulation des malades est libre alors que le taux d'incidents y est plus faible que dans d'autres établissements . Chaque malade est pris en charge dans un programme d'activités thérapeutiques et de loisirs qui ne le laisse pas seul face à ses troubles, évite la création de tensions et donc les actes de violence. De telles pratiques devraient être généralisées, l'écart des pratiques en matière d'hospitalisation des malades les plus lourds étant difficilement justifiable.
Une meilleure gestion des établissements en charge de la psychiatrie est également nécessaire pour mettre fin aux abus relevés par les corps de contrôle. Une association plus étroite avec les établissements généraux est sans doute à envisager du point de vue administratif afin d'éviter que le dialogue social ne soit conduit en dehors de toute comparaison avec la situation des personnels des autres services de médecine.
Surtout, il importe d'associer les familles et les associations d'usagers à la vie des services de psychiatrie à la double fin de faire mieux accepter les traitements et d'assurer un regard extérieur sur les pratiques. Votre rapporteur a pu mesurer lors de l'audition des associations de familles, dont le Collectif national des victimes de la psychiatrie, la douleur qui vient du manque de dialogue avec les soignants sur la situation du membre de la famille en établissement et les modalités de sa prise en charge. Il paraît donc important qu'un conseil regroupant représentants des familles et des malades puisse être mis en place dans chaque établissement et informé des choix administratifs et des stratégies médicales globales . Le dialogue entre les soignants et les proches du malade doit également être renforcé, ne serait-ce que parce que c'est sur l'entourage que pèseront le plus souvent les conséquences de la fin de l'hospitalisation.
II. POUR MIEUX DÉTECTER ET TRAITER LES TROUBLES AVÉRÉS
La continuité des soins en psychiatrie est indissociable de leur organisation territoriale. Or, celle-ci se heurte à une incohérence forte : les secteurs n'ont plus de fondement juridique, mais les pouvoirs publics ne parviennent pas à présenter aux professionnels une alternative qui puisse recueillir leur adhésion .
La taille des secteurs, 70 000 personnes, a conduit à leur marginalisation progressive dans la réforme de l'organisation des soins. Ils ont en effet été considérés comme ne pouvant regrouper une offre psychiatrique suffisamment diversifiée pour subvenir aux besoins de la population qu'ils couvrent. La Cour des comptes a par ailleurs souhaité que l'ensemble des politiques de santé soit gérées aux mêmes échelons territoriaux, ce qui tendait à marginaliser l'organisation spécifique de la psychiatrie de secteur.
Les compétences de coordination des soins dévolues aux secteurs ont donc été progressivement transférées à l'ensemble des établissements de santé, évolution consacrée par la loi HPST. En conséquence, l'ordonnance du 23 février 2010 25 ( * ) a supprimé à l'article L. 3221-1 du code de la santé publique la base légale des secteurs de psychiatrie. Comme le note la Cour des comptes, « cet effacement progressif a été pourtant peu perçu par les professionnels ». Il a pu l'être d'autant moins que la concertation sur cette évolution a été faible a priori et que les professionnels ont pu avoir l'impression de se trouver face à un fait accompli. C'est la mission confiée en juin 2008 par la ministre de la santé à Edouard Couty qui a suscité une prise de conscience de la part des professionnels. Ceci peut expliquer partiellement la force des réactions aux propositions faites par son rapport en matière d'évolution des secteurs 26 ( * ) .
L'opposition des professionnels et l'absence de solution concertée ont conduit les pouvoirs publics à adopter des positions incohérentes concernant le secteur. Le secteur psychiatrique n'a plus de base légale. Cependant, une partie des textes spécifiques concernant la psychiatrie de secteur demeure. La loi du 5 juillet 2011 sur l'hospitalisation sans consentement 27 ( * ) mentionne de manière juridiquement anachronique « la sectorisation psychiatrique » et une référence aux secteurs demeure dans l'article L. 3221-4 du code de la santé publique, alors que la définition de leurs missions a été supprimée dans l'article L. 3221-1. Par ailleurs, faute de mesure d'application, on ne sait pas comment les textes généraux censés remplacer les mesures spécifiques doivent être mis en oeuvre.
Pour Anne Fagot-Largeault, le maillage du secteur était à dimension humaine et personnalisée, adaptée aux populations précaires que voient les psychiatres, contrairement aux territoires de santé de deux cent ou quatre cent mille habitants qui sont l'échelle promue par la loi HPST. A l'inverse, la Fédération nationale des patients en psychiatrie (FNaPsy) regrette l'absence de possibilité réelle de choix du médecin et l'hétérogénéité des pratiques qui seraient consacrées par le secteur. Il semble que les pouvoirs publics attendent des réseaux de soins qu'ils remplacent progressivement les secteurs. Faute de clarté et de moyens, cette perspective est des plus incertaines. Il convient donc a minima qu'un programme de développement des réseaux de soins soit mis en place.
A. AGIR À TOUS LES NIVEAUX DE LA PRISE EN CHARGE
Quel que soit le type d'organisation choisi, trois objectifs s'imposent : éviter les ruptures de prise en charge, assurer une prise en charge globale et lutter contre la stigmatisation.
1. Eviter les ruptures de prise en charge
Il paraît essentiel de mieux articuler pédopsychiatrie, psychiatrie adulte et gérontologie . Les spécificités des différentes spécialisations au sein de la psychiatrie sont incontestables. Elles aboutissent néanmoins à un cloisonnement qui peut s'avérer problématique pour le malade. Développer des contacts entre les équipes paraît une solution envisageable pour éviter les solutions de continuité pour les patients. Aux considérations liées aux prises en charge en fonction de l'âge, s'ajoute la difficulté pour des équipes pluridisciplinaires de mettre en place des projets communs. En effet, les sources de financement, s'agissant notamment du handicap mental, sont partagées entre les départements et l'Etat.
L'articulation entre psychiatrie et médecine générale est également perfectible. Comme pour tous les types de pathologie, ce sont les médecins généralistes qui se trouvent confrontés à une part importante des troubles mentaux. D'après les données recueillies par Viviane Kovess-Masféty, seuls 20 % des patients souffrant de troubles mentaux sont référés à un psychiatre par leur généraliste, contre 80 % aux Pays-Bas. Les généralistes apparaissent de fait comme les premiers prescripteurs de médicaments psychotropes, avec un risque de prescription inadéquate. Ainsi, 20 % des personnes prenant des antidépresseurs se les voient prescrire pour moins de quinze jours, alors qu'ils ne font effet qu'au bout de trois semaines. La moitié des personnes auxquelles un antidépresseur est prescrit le prennent pour une raison autre que la dépression. Les liens entre généralistes et psychiatres doivent donc être développés et les cas où une prise en charge spécialisée est nécessaire doivent être précisément déterminés. Le rôle de la Haute Autorité de santé apparaît ici essentiel.
Le lien entre psychiatrie et psychothérapies doit également être clarifié. Il existe des indications nombreuses pour les différentes formes de psychothérapie qui constituent donc une part nécessaire des soins . De fait les psychothérapeutes prennent le plus souvent en charge les malades conjointement avec les psychiatres. Pour des raisons historiques, liées notamment à l'autonomie de la psychanalyse en tant que discipline, l'intégration des psychothérapies aux soins psychiatriques s'est, malgré des tentatives de définition commune, le plus souvent effectuée sur une base empirique et individuelle. Concrètement, la question des modalités de prise en charge d'une psychothérapie par l'assurance maladie n'a jamais été résolue . Plusieurs rapports ont pensé surmonter cette difficulté en organisant une filière spécifique reposant sur des diplômes communs aux facultés de psychologie et de médecine, voire en créant un internat en psychologie. La mise en place d'un diplôme prévu par le plan santé mentale 2005-2010 s'est en fait avérée inutile car il existe déjà, selon Cour des comptes, vingt-cinq diplômes de ce type. Votre rapporteur considère que la Haute Autorité de santé pourrait être chargée de voir lesquelles, parmi ces formations, permettent de former des professionnels dont les consultations ouvriraient droit à remboursement et selon quelles modalités .
2. Assurer une prise en charge globale
La prise en charge psychiatrique des malades doit intégrer une dimension somatique . L'espérance de vie des personnes atteintes de troubles mentaux est inférieure de vingt ans à celle de la population générale, en partie en raison des nombreuses comorbidités et des effets secondaires des traitements. Un suivi spécifique de ces deux aspects de la santé des malades doit donc être effectué. Dans ce cadre, il est important de lutter contre les addictions, notamment le tabac, dont l'Igas relève qu'il est pourtant toléré dans les hôpitaux psychiatriques, et les drogues illégales, qui semblent circuler dans de nombreux établissements.
De plus, comme le souligne Anne Fagot-Largeault, « la dépression n'empêche pas d'avoir une insuffisance cardiaque ; on rate trop de diagnostics masqués par un état psychiatrique ». En complément du regard du psychiatre, il est donc souhaitable d'avoir un regard somatique. Le patient en psychiatrie doit être suivi par une équipe pluriprofessionnelle et pluridisciplinaire . Ce point essentiel est difficile à mettre en oeuvre.
Pour la FNaPsy, très attachée comme la plupart des soignants à l'idée d'une prise en charge globale, l'état de santé dégradé des personnes souffrant de troubles mentaux est en partie lié à la difficulté qu'ont ces malades à accéder à la médecine générale de ville. Afin d'y pallier, des consultations somatiques systématiques pourraient être conduites dans les établissements psychiatriques . Les recommandations pour le suivi somatique établies par Djéa Saravane 28 ( * ) et plusieurs de ses collègues paraissent un pas important pour le suivi des malades. De même, le développement de services de psychiatrie dans les hôpitaux généraux depuis les années 1970 favorise la prise en charge complète des patients. De fait, seuls 40 % des établissements psychiatriques d'Ile-de-France seraient, à l'heure actuelle, capables d'assurer la prise en charge somatique des patients. Il pourrait être envisagé de constituer des services de médecine générale au sein de ces établissements. La FNaPsy suggère pour sa part la mise en place de maisons de santé ouvertes à l'ensemble de la population en périphérie des établissements psychiatriques.
Un point important, souligné par Marion Leboyer, est que l'interaction entre ce qui est généralement considéré comme relevant du somatique et les troubles psychiatriques est mal connue . Le déficit en vitamine D des patients hospitalisés pour troubles mentaux, récemment établi par les chercheurs, est un exemple de cas où examens somatiques et prise en charge psychiatrique doivent interagir. En Allemagne et en Autriche , la psychosomatique est une discipline à part entière tournée vers l'étude et la prise en charge de ces aspects des pathologies mentales. Une analyse plus détaillée de ces pratiques pourrait permettre d'améliorer le soin en France.
L'articulation entre la prise en charge psychiatrique et le secteur médico-social est un objectif de politique publique depuis la loi de 2005 29 ( * ) qui a reconnu l'existence du handicap psychique. Désormais, les personnes atteintes de troubles mentaux relèvent pour leur réinsertion sociale des dispositifs ouverts aux personnes handicapées. Néanmoins, comme le montre le rapport de la Cour des comptes, le manque de moyens s'oppose en pratique à la pleine application de la loi. Les structures d'accueil restent trop peu nombreuses, ce qui contribue à maintenir les patients en hospitalisation faute d'alternative et à précariser les malades incapables de subvenir à leurs besoins. Une approche par les besoins des patients, telle que préconisée par Guy Gozlan, apparaît dès lors comme fondamentale pour organiser un projet de prise en charge continu entre sanitaire et médico-social. Jean-Pierre Olié a pour sa part insisté sur l'importance du « case manager » , non médecin, qui assurerait le suivi et l'accompagnement des personnes dans leurs différentes démarches quelles que soient les institutions. Votre rapporteur partage l'analyse de Philippe Cléry-Melin selon laquelle la réinsertion sociale doit se préparer dès la prise en charge de la crise aigüe.
3. Promouvoir une meilleure connaissance du public sur les pathologies mentales pour favoriser la détection précoce
La mise en oeuvre de campagnes d'information fait l'objet de préconisations systématiques dans les rapports, mais fort peu ont été mises en oeuvre. La campagne conduite par l'Institut national de prévention et d'éducation pour la santé (Inpes) en 2007 sur la dépression chez l'adulte a eu un impact limité en raison des divisions des professionnels sur le caractère médical ou sociétal du trouble et sur les préconisations faites. Elle a nourri pendant plusieurs années les réticences de l'Inpes sur la mise en place d'autres campagnes d'autant que, si elles étaient mal conduites, celles-ci pourraient avoir un effet inverse de celui recherché et renforcer la stigmatisation. L'Inpes a néanmoins suivi la question de la dépression chez l'adulte en s'associant notamment aux journées européennes sur ce thème. Il a mis en place depuis plusieurs années des actions d'information et de soutien sur le suicide.
Une nouvelle impulsion aux actions de communication à destination du grand public semble néanmoins avoir été donnée. Votre rapporteur juge ce progrès important car une meilleure information de la population est essentielle pour les malades et leurs familles afin de permettre la détection rapide des signes de troubles mentaux et la consultation spontanée, préalable à toute crise.
Anne Fagot-Largeault a pour sa part indiqué que le recours à la culture populaire , notamment le cinéma, pouvait jouer un rôle important. De fait, de nombreux films sur les abus de la psychiatrie ont pu contribuer à donner de cette discipline une image particulièrement négative. On peut penser que les oeuvres montrant les cas de lutte contre la maladie pourraient permettre une prise de conscience de la situation des personnes souffrant de troubles et de leurs besoins.
Le rôle des associations semble essentiel dans ce domaine. L'exemple britannique est de ce point de vue parlant. Le Royaume-Uni compte des associations très actives en matière de communication vers le grand public et les malades, dont deux ont une renommée importante : Mind et Rethink . Mind utilise le témoignage de personnalités (acteurs, chanteurs, sportifs de haut niveau, présentateurs de télévision) souffrant de troubles mentaux pour favoriser les connaissances sur ces questions et encourager la discussion, la détection et la consultation, avec des résultats semble-t-il positifs. Rethink s'associe notamment aux organismes de recherche britanniques et internationaux pour populariser leurs résultats et améliorer la prise en charge .
Le soutien aux actions des associations en lien avec l'Inpes pourrait donc améliorer les connaissances du grand public en matière de troubles mentaux et aider à leur détection précoce.
B. RENFORCER L'ARTICULATION ENTRE RECHERCHE, DIAGNOSTIC ET SOINS
Comme le rappelle Anne Fagot-Largeault, une thérapeutique doit faire ses preuves pour entrer dans le répertoire des soins médicaux. Or l'essor des expériences thérapeutiques se heurte à leur absence de validation . Tout en prenant garde de ne pas entraver l'innovation en matière de prise en charge, il ne peut exister deux types de médecine, l'une validée scientifiquement et l'autre reposant sur des pratiques isolées. Ceci est d'autant plus vrai en psychiatrie où le malade dispose de peu de possibilités de choisir son médecin et donc le type de traitement qui lui sera proposé. L'excellence de la recherche psychiatrique française doit dès lors être utilisée comme un atout pour permettre une évolution de la prise en charge psychiatrique conforme au dernier état des connaissances scientifiques.
1. Renforcer la formation des psychiatres
Un poids encore trop important des approches théoriques concurrentes rend les pratiques françaises difficilement compréhensibles à l'étranger. Ainsi, en 2005, la polémique entourant le rapport de l'Inserm sur l'efficacité comparée des psychothérapies, commandé par la Direction générale de la santé, a été relevée et critiquée par un éditorial de la prestigieuse revue Science 30 ( * ) .
Si cette polémique semble aujourd'hui éteinte aux yeux des coordinateurs du rapport, elle marque un état d'esprit qui demeure dans certains domaines de la psychiatrie et particulièrement dans la formation des internes. La régionalisation des cursus en psychiatrie , et l'accomplissement très inégal des stages, deux en théorie, un ou pas du tout en pratique, à effectuer dans des services relevant d'autres spécialités médicales, place la formation des étudiants sous le contrôle des orientations théoriques des chefs de service des CHU. Les étudiants en psychiatrie auditionnés par votre rapporteur sont légitimement attachés à la possibilité de pouvoir déterminer par eux-mêmes quelle formation ils souhaitent suivre . Il importe cependant qu'ils soient formés à l'ensemble des types de prise en charge . Votre rapporteur regrette donc que l'idée de porter à cinq ans la formation générale en psychiatrie (trois ans à l'heure actuelle) ait été abandonnée et que la création des deux nouveaux diplômes d'études spécialisées, outre la pédopsychiatrie, en soit encore à l'état de projet.
Il est également essentiel que la formation des psychiatres encourage au dialogue avec les parents encore trop souvent tenus dans l'ignorance. Ce choix vient, pour le diagnostic des jeunes enfants, de la volonté de ne pas fixer un diagnostic nécessairement subjectif étant donné l'état des connaissances en psychiatrie sur une situation en pleine évolution. Elle se heurte pourtant aux craintes et aux attentes des parents. Comme l'a expliqué à votre rapporteur Nicole Garret-Gloanec, ceux-ci ont généralement tendance à refuser d'abord les consultations suggérées par les services de la protection maternelle et infantile (PMI) ou, de manière nécessairement plus délicate, par les personnels des crèches. Cependant dès lors qu'une consultation a eu lieu, l'attente des familles change et elles exigent un diagnostic et des traitements rapides. Votre rapporteur partage la prudence des praticiens de terrain quant au diagnostic trop précoce en l'absence de signes objectifs . Avec Viviane Koves-Masféty, il considère cependant qu' il faut expliquer cette prudence et les évolutions possibles de l'enfant aux parents et ne pas les laisser seuls face à leurs inquiétudes.
Il faut également intégrer la participation de l'entourage aux soins sans les faire reposer entièrement sur lui . Comme le souligne l'Unafam, un malade sans famille ou réseau de soutien aboutira rapidement à la rue ou en prison. La psychiatrie doit donc accompagner la formation des aidants familiaux qui sont les premiers à donner des soins, accompagner l'observance des traitements et souvent à percevoir les signes de dégradation, voire de crise. Le dialogue entre l'équipe médicale et les proches est donc essentiel pour la qualité de la prise en charge et sa méthode doit être intégré dès les études de spécialisation en psychiatrie.
2. Renforcer la recherche et la diffusion des meilleures pratiques
La psychiatrie partage avec les autres spécialités médicales trois objectifs s'agissant des pathologies dont elle s'occupe : la prévention primaire, soit la prévention de la survenue de nouveaux cas ; la prévention secondaire, qui repose sur la capacité à porter des diagnostics le plus tôt possible ; la prévention tertiaire enfin, qui tend à prévenir les rechutes et la chronicité ainsi que la survenue de pathologies secondaires comorbides somatiques et psychiatriques, mais aussi à ralentir la progression de la maladie et à réduire les dysfonctionnements et le handicap psychosocial associé.
Ce triple objectif ne peut être atteint que par un développement parallèle de la recherche et des modes de prise en charge , comme le montre l'exemple des réseaux de soins analysés à partir de l'exemple du réseau de promotion pour la santé mentale dans les Yvelines Sud par Marie-Christine Hardy-Baylé 31 ( * ) . Cette démarche inclut la thérapeutique et va même au-delà car « le réseau montre [...] comment la démarche de recherche peut trouver sa place dans la démarche quotidienne des acteurs et peut devenir un élément de confiance entre les professionnels du soin et ceux de l'organisation et du financement des soins ». Cette analyse peut s'étendre des réseaux de soins à toutes les démarches innovantes de prise en charge.
a) Financer la recherche et les innovations en matière de prise en charge qui en découlent
La recherche française ne représente que 2,4 % des publications mondiales dans le domaine de la psychiatrie. Cette situation est partiellement liée aux refus par certaines équipes de soumettre leur démarche aux critères d'évaluation nécessaires à l'acceptation des articles par les grandes revues internationales mais vus par elles comme inadaptés. La raison de fond est toutefois ce que la Cour des comptes décrit comme « la sous-dotation persistante de la recherche » qui ne reçoit qu'à peu près 3 % des crédits publics de recherche en santé . Il est important de noter que malgré la faiblesse du financement, les publications françaises font référence dans plusieurs domaines, notamment sur les questions liées à l'autisme.
Financement de la recherche sur les maladies mentales
Comparaison en France, Royaume-Uni, Etats-Unis (en
2007)
du budget de la recherche sur les maladies mentales, des
dépenses de santé
et des DALYs attribuées aux maladies
mentales
(en dollars)
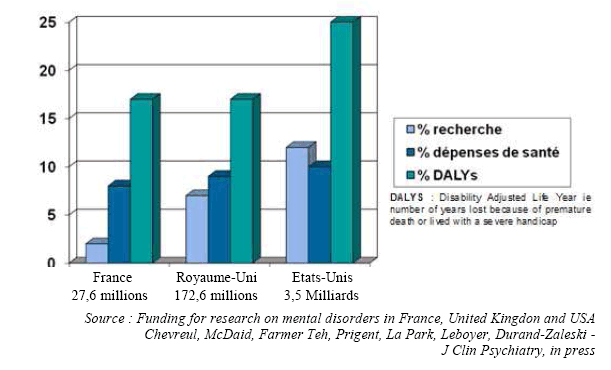
France Royaume-Uni Etats-Unis
27,6 millions 172,6 millions 3,5 Milliards
La recherche en psychiatrie comporte un certain nombre de spécificités qu'il convient de prendre en compte. Celles-ci ont été analysées par Marie-Odile Krebs : « la recherche en psychiatrie est plus que pour tout autre spécialité nécessairement (i) intégrative : manifestement multifactorielles, les maladies s'expriment par des comportements complexes et seules des approches multi-niveaux (du moléculaire au niveau le plus intégré, individuel et sociétal) permettront de progresser et (ii) translationnelle, pour faciliter le transfert entre la recherche fondamentale - recherche « clinique » : seul espoir d'aboutir à l'innovation thérapeutique et diagnostique, et faciliter le transfert entre la recherche et la pratique clinique : pour améliorer les procédures diagnostiques et thérapeutiques ».
De nouvelles perspectives de diagnostic et de soins s'ouvrent à la psychiatrie. En neuropsychiatrie et en biologie, la recherche de bio-marqueurs vise à détecter les fragilités des individus avant l'apparition éventuelle de symptômes et à mettre en place un suivi et des actions environnementales tendant à prévenir le développement de la maladie.
La recherche sur les thérapies cognitives paraît également pouvoir apporter des évolutions bénéfiques à la prise en charge des malades étant donnés les premiers résultats positifs obtenus aux Etats-Unis.
Il apparaît dès lors important de ne pas mener exclusivement un type de recherche mais de faire progresser les connaissances dans l'ensemble des domaines. La recherche dans les réseaux de soins est, de ce point de vue, importante pour la prise en charge. Mais il importe aussi de faire progresser les connaissances en matière de psychothérapies, comme le fait le réseau de recherche fondées sur les pratiques psychothérapeutiques coordonné par Bruno Falissard et Jean-Michel Thurin qui se fixe parmi ses objectifs de « développer une collaboration soutenue entre chercheurs et cliniciens en centrant la recherche évaluative sur des questions cliniques favorisant l'amélioration des pratiques » .
Votre rapporteur estime par ailleurs, avec Anne Fagot-Largeault, que la qualité de la recherche française en psychiatrie gagnerait à la création d'une école doctorale spécifique. Les laboratoires des équipes travaillant sur la santé mentale sont systématiquement rattachés à des écoles à vocation plus larges. Les Etudes cliniques et innovations thérapeutiques en psychiatrie (ECIPSY) de l'Université de Versailles Saint-Quentin-en-Yvelines, laboratoire qui travaille sur la psychologie cognitive de la schizophrénie, la prise en charge des troubles de la communication schizophréniques et l'évaluation des pratiques de soins dans cette pathologie, est ainsi rattaché à une école doctorale commune avec Universités d'Evry Val d'Essonne qui porte sur la thématique « des Génomes aux Organismes ».
Plusieurs projets alliant recherche et soins ont été mis en place ou sont proposés. Ainsi les centres experts du réseau de coopération scientifique fondaMental ou le projet de création d'un Institut de recherche en psychiatrie à l'hôpital Sainte-Anne.
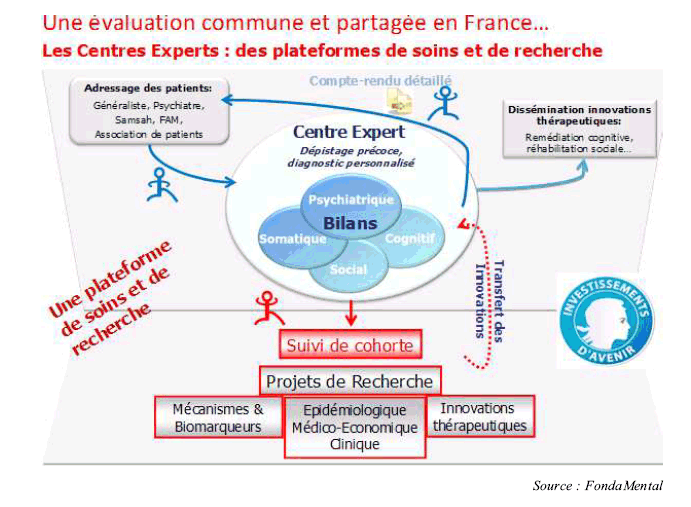
Ils attestent de la qualité des équipes. Jean-Pierre Olié a cependant fait part à votre rapporteur d'une inquiétude légitime sur l'éventuelle dispersion des moyens, réduits, sur les différents projets. La mise en place d'une instance alliant recherche et soins sur le modèle de l'Institut national du cancer paraît à votre rapporteur le meilleur moyen de permettre aux projets les plus innovants d'obtenir les crédits dont ils ont besoin tout en garantissant l'efficacité des sommes allouées.
L'absence de connaissances précises sur les prévalences, les facteurs de risques, et même les modalités de prise en charge et leur efficacité, sont une entrave particulièrement importante aux progrès de la prise en charge. La Cour des comptes prend la suite de nombreux rapports quand elle appelle au développement des capacités françaises en la matière. La nécessité de développer l'épidémiologie psychiatrique se heurte pourtant nécessairement à la baisse des crédits budgétaires alloués à ce domaine de recherche. Le rôle de l'Institut de veille sanitaire qui a pris en charge de sa propre initiative une part de ces études décroîtra nécessairement dans ce contexte. Même les données déjà recueillies semblent difficiles à synthétiser et à publier comme en témoigne l'absence de parution du bilan complet de l'offre de soins en santé mentale par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) du ministère de la santé annoncé pour 2012 par la Cour des comptes.
Plusieurs des praticiens hospitaliers auditionnés par votre rapporteur ont par ailleurs insisté sur la nécessité de mettre en place en psychiatrie une forme de tarification qui permette un suivi de l'activité et une corrélation entre le financement et les prises en charge les plus efficaces.
b) Définir les modalités d'élaborations des bonnes pratiques
Les instances en charge de l'amélioration des pratiques comme la mission nationale d'appui en santé mentale se sont jusqu'à présent avérées trop faibles et avec trop peu de moyens pour mener une action d'envergure.
La France a par ailleurs un faible taux de suivi des recommandations internationales , notamment parce que certains praticiens contestent l' evidence based medecine 32 ( * ) qui fonde les études anglo-saxonne. Elle paraît à certains praticiens trop abstraite face aux pratiques de la psychiatrie française et au cas singulier de chaque patient.
Il est certain que la psychiatrie ne peut se résumer à telle ou telle forme d'approche diagnostique ou de thérapeutique. Néanmoins, les progrès de la recherche et la diffusion des meilleures pratiques sont d'autant plus nécessaires dans ce domaine qu'aucun traitement curatif n'existe réellement à l'heure actuelle, la plus grande partie des prises en charge étant symptomatiques.
La question est donc de savoir comment peuvent être élaborées des bonnes pratiques acceptables par tous . Jean-Pierre Olié a suggéré qu'elles le soient à partir des pratiques de chacune des équipes. Votre rapporteur note que les associations professionnelles et les sociétés savantes comme la Fédération française de psychiatrie jouent aussi un rôle important en la matière. La forme la plus adéquate paraît cependant celle des conférences de consensus de la Haute Autorité de santé qui permet d'élaborer des recommandations fondées sur l'expérience des soignants.
3. La question du suicide
D'après une étude publiée par la Drees en septembre 2012 33 ( * ) , la tendance suicidaire est une problématique importante en médecine générale de ville. Au cours des cinq dernières années, 80 % des médecins généralistes ont été confrontés à la tentative de suicide et près de la moitié à un suicide. Le rôle des généralistes dans le dépistage et la prise en charge des troubles est donc essentiel.
L'OMS mène depuis plusieurs années des campagnes pour la prévention du suicide et souligne la situation particulièrement préoccupante de l'Europe.
Carte des taux de suicide
(pour 100 000,
données les plus récentes depuis 2011)
>13
65 - 13
65
Pas de données
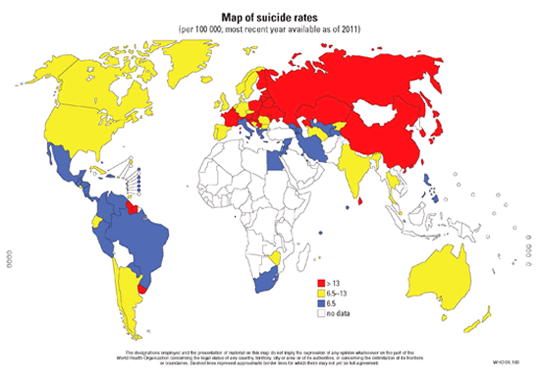
Source : OMS 2011
Face à cette situation le succès de la politique suédoise , souligné par Viviane Kovess-Masféty, paraît être un exemple à suivre. Elle repose sur la formation des médecins généralistes pour la détection de la dépression.
En 1983 et 1984, le comité suédois pour la prévention et le traitement de la dépression a organisé un programme de formation professionnelle sur le diagnostic et le traitement de cette pathologie destiné aux médecins généralistes de l'île de Gotland.
Les principaux résultats du programme deux ans après sa mise en place ont été les suivants :
• diminution des suicides de 60 % ;
• consommation d'antidépresseurs en
augmentation de 52 % sur l'île de Gotland (augmentation de 17 %
en Suède sur la même période) ;
• diminution de la prescription de
benzodiazépines et autres neuroleptiques de 25 %
comparé à la moyenne suédoise ;
• diminution de 50 % des consultations en
psychiatrie ;
• diminution de 85 % des consultations pour
état mélancolique ;
• diminution de 50 % des congés de
maladie dus à la dépression.
Une analyse médico-économique de ce programme a également révélé une balance très fortement excédentaire en faveur du programme, avec une économie évaluée entre 17 et de 285 millions de couronnes pour un coût de 400 000 couronnes suédoises.
Source : Rihmer (Z.), Rutz (W.), Pihlgren (H.);
«Depression and suicide on Gotland. An intensive study of all
suicides before and after a depression-training programme
for general
practitioners»; Journal of affective disorders, vol. 35, n° 4,
1995.
« Comment évaluer le risque suicidaire et
notamment l'imminence ou la gravité d'un passage à l'acte en
médecine générale », Dr François
Dumel, psydoc-fr.broca.inserm.fr
Le colloque sur la mortalité due à la crise, organisé par France Prévention Suicide et Technologia le 11 février 2012 au Sénat, a été l'occasion de souligner le manque de données épidémiologiques fiables sur les suicides, qui sont pourtant particulièrement nécessaires pour leur étude et leur prévention. Votre rapporteur soutient donc l'initiative tendant à créer un observatoire des suicides, qui pourrait se fonder sur le Centre d'étude et de prévention du suicide de Stockholm. Votre rapporteur considère que cet observatoire devrait être rattaché à l'InVS qui est l'agence sanitaire compétente.
SYNTHÈSE DES PROPOSITIONS1. Intégrer la lutte contre les troubles mentaux à la prochaine loi de santé publique. 2. Organiser une concertation avec l'ensemble des praticiens et les associations représentant les malades et leur famille pour que la prochaine loi sur l'accès aux soins comporte des choix clairs et acceptables pour tous sur l'avenir du secteur et de la coordination des soins. 3. Mettre en place un programme de développement des réseaux de soins en psychiatrie 4. Mettre en place des case managers non médecins chargés du suivi d'un patient dans son parcours tant sanitaire que médico-social. 5. Intégrer un conseil des familles et des usagers à l'organisation des établissements psychiatriques. 6. Fixer avec la Haute Autorité de santé un calendrier de réunions de consensus aboutissant à l'élaboration de recommandations de bonnes pratiques. 7. Organiser la prise en charge somatique des personnes atteintes de troubles mentaux. 8. Garantir un tronc commun de la spécialisation en psychiatrie assurant la formation à l'ensemble des techniques de prise en charge. 9. Assurer le financement des projets de recherche en psychiatrie par une agence centrale sur le modèle de l'Institut national du cancer. 10. Renforcer la formation continue des pédiatres et des médecins généralistes pour leur permettre de prendre en charge rapidement les cas de dépression et de détecter rapidement les troubles psychiatriques. Encourager le dialogue avec les psychiatres et les centres experts. 11. Mettre en place un Observatoire des suicides rattaché à l'Institut de veille sanitaire. |
TRAVAUX DE LA COMMISSION
Réunie le mercredi 19 décembre 2012, sous la présidence de Mme Annie David, présidente, la commission examine le rapport d'information de M. Alain Milon sur la prise en charge psychiatrique des personnes atteintes de troubles mentaux.
M. Alain Milon, rapporteur . - La psychiatrie est régulièrement sous les feux de l'actualité à l'occasion de faits divers tragiques, liés par exemple au mal-être au travail, à l'évaluation de la dangerosité des malades. On compte aussi de nombreuses polémiques dont celle relative à la prise en charge de l'autisme.
Au cours des dernières années, une vingtaine de rapports ont dressé un bilan de la situation et formulé des propositions. Malgré ces préconisations, le gouvernement précédent n'a présenté au Parlement qu'un projet de loi relatif à l'hospitalisation sans consentement.
Mme Muguette Dini . - Je m'en souviens !
M. Alain Milon, rapporteur . - La focalisation sur la dangerosité nous avait semblée excessive, même si la psychiatrie n'avait pas été uniquement abordée sous cet angle. Ainsi, deux plans de santé mentale ont été élaborés, l'un pour 2005-2008 et l'autre pour 2011 2015 ; l'essentiel de l'action publique repose sur ces plans. Malgré nos demandes répétées, aucune concertation nationale avec les acteurs de la psychiatrie et de la santé mentale n'a été engagée, ni aucun projet de loi relatif à la santé mentale déposé.
Cette inaction est-elle liée à l'idée que le plan de santé mentale 2005-2008 serait suffisant ? Parus fin 2011, les rapports du Haut Conseil de la santé publique et de la Cour des comptes en ont pourtant dressé un bilan en demi-teinte : absence de connaissances exactes tant sur la prévalence des troubles relevant de la psychiatrie que sur l'activité des équipes et des structures ; cloisonnement persistant des soins, notamment entre psychiatrie et médecine générale ; absence de politique d'innovation et d'amélioration des soins. Il est trop tôt pour juger des effets du plan 2011-2015 dont le programme n'est paru que fin février 2012.
Une nouvelle impulsion politique est donc indispensable. Le Gouvernement pourrait proposer une politique de lutte contre les troubles mentaux qui s'intègre enfin à la politique de santé publique. L'annonce d'une nouvelle loi de santé publique favoriserait cette approche. Je crains cependant que les difficultés qui ont corseté les initiatives du précédent gouvernement n'entravent l'action du nouveau.
Les acteurs de la prise en charge des troubles mentaux ne sont absolument pas d'accord entre eux. Le rapprochement des points de vue sera particulièrement ardu. Aucune proposition dans le domaine de la prise en charge psychiatrique, excepté l'augmentation des moyens, ne peut être formulée sans déclencher des protestations et des campagnes d'opinion qui garantissent le maintien du statu quo.
La situation actuelle est préférable à une réforme mal conçue ou aux demi-mesures déjà prises. La prise en charge psychiatrique française a été refondée en 1960, avec la création des secteurs, sur des valeurs qui conservent toute leur actualité. Malgré ses défauts, le système parvient, grâce à l'implication des personnels, à prendre en charge la plupart des malades. Mais le statu quo n'offre que l'illusion du maintien des principes fondateurs. Le rapport que j'ai présenté au nom de l'office parlementaire d'évaluation des politiques de santé (Opeps) dénonçait l'état d'abandon des malades et des soignants, en l'absence d'une politique pour améliorer la prise en charge psychiatrique. La liberté d'innovation du praticien et l'autonomie du malade se heurtent à l'absence de diffusion des meilleures pratiques et au défaut de suivi thérapeutique, qui fait peser sur l'entourage des malades le risque d'une rechute. Le rapport de l'Opeps, publié en 2009, estimait que la psychiatrie française, longtemps stigmatisée, était en mesure de devenir une médecine de pointe. C'est ce projet ambitieux qu'il convient de présenter aux professionnels de santé, aux patients et à leurs familles.
Il faut tout d'abord nous livrer à un exercice de définition. La commission m'ayant demandé d'examiner la prise en charge psychiatrique des personnes atteintes de troubles mentaux, le sujet est donc restreint : il s'agit de la prise en charge psychiatrique et non des autres formes de thérapie ou de prise en charge sociale dont sont susceptibles de bénéficier les malades, ce qui ne signifie pas que les prises en charge non psychiatriques soient moins importantes. Pour la vie quotidienne des patients, la prise en charge sociale est incontestablement plus importante que les thérapies offertes par la psychiatrie. Mais la psychiatrie est au coeur du traitement de la maladie mentale. C'est donc sur l'avenir de cette spécialité médicale que je me suis penché.
Le domaine de la psychiatrie est celui du trouble mental, qui comporte des pathologies lourdes, comme la schizophrénie, mais aussi toute l'étendue de pathologies dont la sévérité varie, comme la dépression. A priori, la notion de trouble mental exclut les troubles du comportement, comme l'anorexie et la boulimie, et les troubles envahissants du développement, comme l'autisme. J'ai néanmoins fait référence à la prise en charge psychiatrique dans ces domaines pour lesquels la recherche et les recommandations de bonnes pratiques jouent un rôle déterminant.
L'intérêt de ce sujet restreint est de rompre avec l'approche en termes de « santé mentale ». Ce concept est issu de la convention constitutive de l'OMS de 1948 ; il a été précisé par cette institution et ses organisations régionales depuis 2002. Il s'intègre à l'approche globale des problématiques de santé prônée par l'organisation, pour qui la santé est caractérisée par un « état de complet bien-être physique, mental et social et non par la simple absence de maladie ». De même, « la santé mentale est un état de bien-être dans lequel une personne peut se réaliser, surmonter les tensions normales de la vie, accomplir un travail productif et contribuer à la vie de sa communauté ». Cette définition passe sous silence l'aspect médical pour souligner les facteurs et les conséquences sociales de la santé mentale, présentée comme « le fondement du bien-être d'un individu et du bon fonctionnement d'une communauté ». La Commission européenne a repris cette notion dans son « Livre vert » sur la santé mentale, publié en 2005. La mauvaise santé mentale y est estimée au travers de la prévalence des troubles anxiodépressifs dont le coût est exorbitant : en 2004, le « Livre vert » le chiffrait à 235 euros par habitant de l'Union.
En France, la direction générale de la santé (DGS) a partiellement adopté la notion de santé mentale, tout en maintenant celle de troubles mentaux. Dans les informations communiquées à la Cour des comptes, elle estime ainsi qu'« environ 30 % de la patientèle des médecins généralistes souffrirait de troubles psychiatriques ou relatifs à leur santé mentale ».
M. Jean Desessard . - 30 %, c'est énorme !
M. Alain Milon, rapporteur . - L'approche en termes de santé mentale tend à reléguer les troubles mentaux relevant d'un traitement psychiatrique au rang d'épiphénomènes au sein d'un problème de santé beaucoup plus large. Les études sur la prévalence des troubles mentaux reposent de plus en plus sur une acception large. Un article publié en septembre 2011 dans la Revue européenne de neuropsychopharmacologie, affirmait ainsi que chaque année, 38,2 % de la population européenne souffre d'un trouble mental...
L'étude inclut la dépression, la démence, l'usage d'alcool et le stress mesuré par les attaques cardiaques. Comme le souligne un rapport du Centre d'analyse stratégique, « la maladie mentale et la santé mentale ne sont pas mutuellement exclusives : une personne souffrant d'une maladie mentale peut jouir par d'autres aspects d'une santé mentale positive ».
La santé mentale tend à se confondre avec la capacité à mener une vie sociale. Les notions de santé mentale et de santé mentale positive, sans pathologie, s'inscrivent donc dans le cadre de la promotion du bien-être de l'individu. Elles peuvent être porteuses de progrès pour les personnes qui souffrent et pour la collectivité dans son ensemble. Elles ne sont pourtant pas exemptes de dangers car elles peuvent s'appuyer sur les pratiques non médicales pour promouvoir la confiance de l'individu en lui-même. Si des professionnels de grande qualité peuvent fournir des conseils avisés, le centre d'analyse stratégique relève que les personnes peu diplômées sont séduites par des pratiques comme le coaching qui peuvent comprendre des éléments déviants, voire sectaires. Il faut donc nous concentrer sur les pathologies mentales qui sont l'objet de la psychiatrie.
La psychiatrie et les psychiatres n'ont pas vocation à traiter l'ensemble du mal être social. Dans le domaine des pathologies mentales, la psychiatrie doit permettre une approche équilibrée entre traitements médicaux et autres formes de prise en charge. La prudence est d'autant plus nécessaire que de nombreuses critiques sont adressées aux pratiques anglo-saxonnes dominantes en la matière. Les chiffres considérables de certaines études nous amènent à penser que la prévalence actuelle des maladies mentales est surestimée. La maladie mentale, aux Etats-Unis, est diagnostiquée sur la base de symptômes, c'est-à-dire de manifestations subjectives, comme la douleur, et de comportements, et non de signes, qui sont des manifestations objectives, comme une inflammation. La psychiatrie se distingue ainsi des autres disciplines médicales en ce que la plupart des maladies traitées par les autres spécialités produisent des signes physiques et des résultats biologiques ou radiologiques anormaux, en plus de symptômes. La part de subjectivité est donc importante dans le diagnostic psychiatrique.
Le recours aux médicaments est lui aussi contesté. Dans les années 1950, les modalités de prise en charge psychiatrique ont évolué, après la mise sur le marché de quatre nouvelles molécules, la chlorpromazine en 1954, le méprobamate en 1955, l'iproniazid en 1957 et la première benzodiazépine, la chlordiazépoxyde, en 1958. Ces molécules, agissant comme calmant ou comme stimulant, réduisent les symptômes les plus visibles de certains troubles mentaux. Elles limitent, voire éliminent, la nécessité de contrainte et d'isolement et permettent le traitement ambulatoire des malades, mis en place dans les années 1960. L'efficacité réelle de certains médicaments a cependant été remise en cause à partir d'une analyse des essais cliniques disponibles. Un chercheur affirme ainsi qu'une fois éliminés les biais méthodologiques des études cliniques, plusieurs gammes d'antidépresseurs semblent avoir un effet clinique à peu près équivalent au placebo. Dès lors que leur efficacité est considérée comme faible, le rapport bénéfices-risques des médicaments psychiatriques devient défavorable.
Comme l'indique le rapport de l'Opeps sur le bon usage du médicament psychotrope, même si les nouvelles classes de médicaments ont des effets secondaires moindres que leurs prédécesseurs, leur ampleur exacte n'est pas connue avec certitude en raison d'études pharmaco-épidémiologiques insuffisantes. L'Igas (inspection générale des affaires sociales) relève néanmoins que les neuroleptiques classiques provoquent « des syndromes extrapyramidaux (tremblements, hypertonie et akinésie) dont l'importance dépend de la dose administrée et qui disparaissent à l'arrêt des traitements, des dyskinésies tardives (20 % à 40 % des traitements prolongés), des crises convulsives, de l'hypotension orthostatique », ainsi que des effets plus rares. Les neuroleptiques de seconde génération provoquent moins d'effets neurologiques, mais « entraînent des effets métaboliques (prise de poids, obésité, diabète, hyperlipémies, dysfonctions sexuelles, hyperprolactinémie, constipation) ainsi que des risques cardiaques accrus ».
Le développement des médicaments psychiatriques a accompagné l'essor de la prévalence des troubles mentaux, ce qui peut être considéré comme un échec. Le directeur du National Institute of Mental Health, chargé de la politique fédérale de santé mentale aux Etats-Unis, constate ainsi que malgré le « boom » des médicaments psychotropes depuis cinquante ans - 25 milliards de dollars de chiffre d'affaire en 2011 aux Etats-Unis - il n'y a eu aucun impact significatif sur la morbidité ni la mortalité. Ces données renforcent le scepticisme face au médicament psychiatrique qui rejoint la remise en cause plus générale du médicament à la suite des scandales sanitaires.
L'hypothèse de l'origine neurologique des troubles mentaux qui sous-tend l'approche anglo-saxonne, est elle aussi remise en cause, car aucune causalité n'a pu être établie entre les dysfonctionnements cérébraux relevés chez les malades et la maladie elle-même. L'hypothèse d'un lien de causalité entre dopamine et schizophrénie, développée dans les années 1960, n'a pu être prouvée empiriquement. Les variations par rapport à la normale du taux de dopamine chez les malades peuvent apparaître tout autant comme une cause que comme une conséquence ou une coïncidence avec la maladie. Le rôle de la dopamine dans l'action des neuroleptiques a, pour sa part, été scientifiquement validé.
Les théories psychiatriques fondées sur la biologie ont été répudiées, faute d'assises scientifiques suffisantes. Elles ont néanmoins suscité pendant un temps l'enthousiasme de praticiens avec des conséquences graves en matière de prise en charge.
Les dérives de pratiques psychiatriques fondées sur des hypothèses non validées renforcent incontestablement l'intérêt de la psychanalyse. Ces dérives nourrissent par ailleurs le mouvement antipsychiatrique, sans apporter à elles seules la preuve qu'il existe une alternative à la prise en charge psychiatrique des troubles mentaux.
Lors de mes auditions, j'ai constaté l'existence d'une spirale néfaste : l'extension du concept de santé mentale aux troubles du comportement dès le plus jeune âge a pour conséquence l'encombrement croissant des consultations en psychiatrie, une pression accrue sur les médecins pour poser rapidement un diagnostic et engager un traitement qui donne des résultats immédiats. En réaction, la contestation radicale de la psychiatrie a émergé.
Nombre de praticiens auditionnés ont insisté sur l'augmentation du nombre de consultations, spécialement en pédopsychiatrie, liées à des questions impliquant moins des troubles mentaux que des problèmes sociaux. Le Haut Conseil de la santé publique relève le cas d'un centre hospitalier dont la population était composée en 1987 pour 44 % par des personnes atteintes de schizophrénie. En 2002, le taux était passé à 29 % tandis que les troubles de l'humeur s'établissaient à 29 %...
M. Jacky Le Menn . - Est-ce bien ou mal ?
M. Alain Milon, rapporteur . - C'est mal, car cette situation limite la prise en charge rapide des malades les plus lourds. Elle accentue le recours à la psychiatrie pour les malades que les autres branches de la médecine délaissent. Comme l'a indiqué Anne Fagot Largeault, professeur au Collège de France et ancien médecin psychiatre dans un service d'urgence hospitalière, « le diagnostic psychiatrique est trop souvent un diagnostic de secours ». La psychiatrie permet aux autres services de médecine de lui adresser les patients dont les symptômes ne sont pas rapidement identifiables. La psychiatrie devient le bouc émissaire des critiques, ce qui est d'autant plus injuste que la psychiatrie française se distingue par une plus grande prudence que la psychiatrie anglo-saxonne.
Les critiques adressées à une partie de la psychiatrie anglo-saxonne en raison de dérives sociales et économiques sans lien réel avec les besoins des malades ne sont pas applicables aux pratiques psychiatriques et aux praticiens français. De plus, notre psychiatrie a été moins sensible aux effets de mode en matière théorique et thérapeutique. La définition de la psychiatrie comme thérapie de l'être et non d'un organe, à laquelle sont attachés la plupart des praticiens, a empêché la focalisation exclusive sur la neurobiologie.
De même, la pédopsychiatrie s'est longtemps caractérisée par la volonté de ne pas fixer un diagnostic sur l'état d'un enfant et de commencer un traitement médicamenteux de manière trop précoce. La plupart des praticiens que j'ai auditionnés ont insisté sur les précautions que nécessitait le recours au DSM (manuel américain diagnostique et statistique des troubles mentaux) et leur préférence pour la classification des troubles mentaux proposée par l'OMS ou celle élaborée en France. Les psychiatres français souhaitent préserver la spécificité de leur approche qui apparaît moins dangereuse pour les patients et plus respectueuse de leur autonomie.
J'en viens à la prise en charge psychiatrique en France et à ses besoins. Les pathologies relevant de la psychiatrie se situent au troisième rang des maladies les plus fréquentes, après le cancer et les maladies cardio-vasculaires. La Cour des comptes évalue à 107 milliards d'euros par an le coût économique et social des pathologies mentales. La rénovation de la prise en charge psychiatrique en France date de la circulaire du 15 mars 1960 qui a fondé le « secteur », selon des principes toujours actuels. La Cour des comptes les résume de la façon suivante : « proximité, continuité et cohérence des soins, prévention, réinsertion, non-stigmatisation ». Le secteur psychiatrique compte environ 70 000 personnes et assure la coordination des actions de prévention, de diagnostic, de soins, de réadaptation et de réinsertion sociale pour lutter contre les maladies mentales.
La structuration des soins doit permettre la prise en charge la plus rapide possible et le mode ambulatoire, privilégié, concerne 86 % des malades. Viennent ensuite les alternatives à l'hospitalisation à temps partiel ou complet puis, pour les cas les plus graves ou les crises aigües, l'hospitalisation à temps complet avec ou sans consentement. De plus, le soin des malades aux plus près de leur lieu de vie est encouragé. Enfin, des équipes mobiles se rendent au contact des populations les plus fragiles.
Il convient de donner au système actuel les moyens de fonctionner. D'après la Cour des comptes, lors de la mise en place du plan psychiatrie et santé mentale en 2005, 80 % des bâtiments consacrés à la prise en charge psychiatrique avaient bénéficié de rénovations, mais moins d'un quart des chambres disposait d'une douche et des toilettes, et les services techniques étaient insatisfaisants dans 86 % des cas. Un programme d'investissements de 1,8 milliard d'euros d'ici 2017 a donc été lancé. Le plan hôpital 2007 avait prévu 600 millions d'investissements dans les établissements psychiatriques.
La mission commune d'information sur l'incarcération des personnes atteintes de troubles mentaux, conduite avec la commission des lois et à laquelle participaient nos collègues Christiane Demontès et Gilbert Barbier, s'est inquiétée de certaines innovations, comme les unités hospitalières spécialement aménagées (UHSA), destinées à permettre l'hospitalisation sous contrainte des détenus atteints de troubles psychiatriques. La Cour des comptes a souligné le financement parfois prématuré de ces structures particulièrement coûteuses en raison des impératifs de sécurité. Il apparaît néanmoins que l'implication des équipes justifie la création de ces structures pour remédier au traitement des détenus en situation de décompensation et trop souvent soumis à l'hôpital à des mesures de coercition que ne justifient pas leur pathologie.
Le défaut principal du système actuel tient à l'accent mis sur l'hospitalisation qui compte 19 millions d'actes par an contre 18 millions pour la prise en charge ambulatoire. Le nombre des actes n'est pas toujours lié à la situation du malade, mais à l'absence de mode de prise en charge alternatif, spécialement médico-social, comme l'a souligné la FNaPsy, principale association de malades, lors de son audition. Cette situation entraîne des investissements en personnel et en moyens trop importants dans les structures hospitalières, au détriment des alternatives à l'hospitalisation.
Le manque de psychiatres de ville sur le territoire est préoccupant. La Cour des comptes relève qu'entre 2000 et 2010, malgré l'augmentation du nombre de postes ouverts à l'internat, les écarts de densité pour 100 000 habitants se sont creusés. Mis à part Paris (67 libéraux pour 100 000 habitants), les déséquilibres vont du simple au décuple entre la Gironde (21) et les Bouches-du-Rhône (20) et l'Eure ou la Vendée (2), tandis que la Guyane n'a aucun psychiatre libéral. La Cour des comptes a démontré que ce sont parfois des médecins généralistes qui sont recrutés sur les postes ouverts, certains services fonctionnant ainsi quasi exclusivement avec des omnipraticiens.
La Cour des comptes et l'Igas ont relevé que des praticiens hospitaliers étaient parfois pris par des missions de service public comme l'expertise mais elles ont aussi dénoncé des dérives : une inspection de l'Igas dans un établissement des Alpes-Maritimes a ainsi révélé que la présence effective des psychiatres n'atteignait pas 50 % des effectifs prévus dans les services. Le manque de temps disponible de psychiatres a des conséquences directes sur le soin, les personnels non médicaux étant laissés sans encadrement et les patients sans accès aux médecins. « Trois facteurs au moins augmentent le risque de fugue ou de violence au cours d'un séjour dans une unité d'hospitalisation. Tout d'abord, le confinement dans des espaces étroits de personnes de tous âges présentant des pathologies et des origines diverses, certaines délirantes et en crise aiguë et d'autres proches de la sortie, crée d'inévitables tensions. Par la suite, la négation de la vie privée qui se traduit par des chambres communes, parfois le port obligatoire du pyjama en journée, le repas systématiquement pris en commun, la chaîne de télévision imposée, et l'absence quasi totale de distractions les aggravent encore. Enfin, l'utilisation abusive des chambres d'isolement (accentué parfois par l'emploi des méthodes de contention) éloignée de toute bonne pratique et presque systématiquement pour les détenus et les malades difficiles, peut rendre la tentative de fugue ou d'agression hautement prévisible ».
Des pratiques excessives sont aussi relevées en psychiatrie libérale. D'après l'assurance maladie, les trois psychiatres libéraux les plus actifs d'une région que la Cour des comptes ne nomme pas ont effectué soixante-trois consultations par jour ouvré en moyenne en 2009 contre une moyenne nationale de 11,5.
Mme Catherine Deroche . - Ce sont des consultations de groupe !
M. Alain Milon, rapporteur . - L'existence de dérives nourrit le discours antipsychiatrique, voire sectaire : la commission des citoyens pour les droits de l'homme, affiliée à la Scientologie, affirme ainsi que la psychiatrie est un danger pour la société.
Il est facile de remédier à ces dérives, heureusement circonscrites. La meilleure protection des droits des malades comme de la sécurité du personnel, repose avant tout sur le projet thérapeutique de l'équipe soignante. L'Igas donne l'exemple du centre hospitalier Henri Laborit de Poitiers, où la circulation des malades est libre alors que le taux d'incidents y est plus faible que dans d'autres établissements. Chaque malade est pris en charge dans un programme d'activités thérapeutiques et de loisirs qui ne le laisse pas seul face à ses troubles. De telles pratiques devraient être généralisées.
Une meilleure gestion des établissements est nécessaire pour mettre fin aux abus. Une association administrative plus étroite avec les établissements généraux devrait également être envisagée pour que le dialogue social puisse reposer sur des comparaisons avec les autres services de médecine.
Surtout, il importe d'associer les familles et les associations d'usagers à la vie des services de psychiatrie, afin de faire mieux accepter les traitements et d'assurer un regard extérieur sur les pratiques. J'ai pu mesurer, lors de l'audition des associations de familles, dont le Collectif national des victimes de la psychiatrie, la douleur due à l'absence de dialogue avec les soignants. Un conseil regroupant représentants des familles et des malades devrait être créé dans chaque établissement et informé des choix administratifs et des stratégies médicales globales. Le dialogue entre les soignants et les proches du malade doit également être renforcé ne serait-ce que parce que l'entourage prendra en charge le patient lors de la sortie de l'hospitalisation.
La réforme de la psychiatrie ne se fera pas de l'extérieur ou contre la psychiatrie mais à partir et avec les soignants.
Après avoir hésité, j'estime qu'il faut intégrer la lutte contre les troubles mentaux à la prochaine loi de santé publique, pour deux raisons. L'une est d'opportunité. Nous avons trop attendu pour nous permettre de laisser passer un véhicule législatif adapté. Peu de mesures législatives sont nécessaires mais elles doivent être prises rapidement. L'autre est de fond. La psychiatrie a plus souffert que bénéficié de son isolement par rapport aux autres spécialités médicales. De nombreux professionnels ont insisté en audition sur le fait que les critères d'évaluation de la psychiatrie ne sont pas différents de ceux qui s'appliquent à la recherche et à l'activité des autres disciplines. Intégrer la prise en charge des pathologies mentales à la loi de santé publique soutiendrait l'action des professionnels les plus dynamiques.
Il faut, en deuxième lieu, organiser une concertation avec les praticiens et les associations représentant les malades et leur famille pour que la prochaine loi sur l'accès aux soins comporte des choix clairs et acceptables sur l'avenir du secteur. L'absence de fondement juridique du secteur psychiatrique n'est plus tenable et seule une solution concertée permettra d'y remédier.
Troisièmement, un programme de développement des réseaux de soins en psychiatrie devrait être élaboré. Que ce soit en matière de recherche ou de prise en charge, ces réseaux sont très innovants mais ils ont du mal à mobiliser des ressources. Une action déterminée de la direction générale de l'offre de soins améliorerait la prise en charge sur le terrain.
Je propose, en quatrième lieu, de mettre en place des « case managers » non médecins chargés du suivi d'un patient afin de surmonter les cloisonnements entre hôpital et ville, médecine et médico-social, qui engorgent le système et font peser sur les malades et leur entourage un poids démesuré.
Comme je l'ai déjà dit, il faudrait aussi intégrer un conseil des familles et des usagers à l'organisation des établissements psychiatriques.
En sixième lieu, il conviendrait de fixer avec la Haute Autorité de santé (HAS) un calendrier de réunions de consensus pour élaborer des recommandations de bonnes pratiques. Face à des écarts de prise en charge de plus en plus mal compris par les malades et les familles, ces recommandations éviteraient les polémiques et favoriserait les bonnes pratiques.
Je propose aussi la prise en charge somatique des personnes atteintes de troubles mentaux. Ce point essentiel milite pour l'inscription de la psychiatrie dans la loi de santé publique. L'espérance de vie des personnes atteintes de tels troubles est inférieure de vingt ans à celle de la population générale en raison des nombreuses comorbidités et des effets secondaires des traitements. Un suivi spécifique doit donc être effectué. Dans ce cadre, il faut lutter contre les addictions comme le tabac, toléré dans les hôpitaux psychiatriques, et les drogues illégales, qui circulent dans de nombreux établissements. De plus, comme le souligne Mme Fagot-Largeault, « la dépression n'empêche pas d'avoir une insuffisance cardiaque ; on rate trop de diagnostics masqués par un état psychiatrique ». Le patient en psychiatrie doit être suivi par une équipe pluriprofessionnelle et pluridisciplinaire. Pour la FNaPsy, très attachée à cette idée d'une prise en charge globale, l'état de santé dégradé des personnes souffrant de troubles mentaux est en partie lié à la difficulté d'accès de ces malades à la médecine générale de ville. Des consultations somatiques pourraient donc être conduites dans les établissements psychiatriques. Le développement de services de psychiatrie dans les hôpitaux généraux depuis les années 1970 favorise la prise en charge complète des patients. Pourtant, seuls 40 % des établissements psychiatriques d'Ile-de-France pourraient assurer la prise en charge somatique des patients. Pourquoi ne pas constituer des services de médecine générale au sein de ces établissements ? La FNaPsy suggère la mise en place de maisons de santé ouvertes à l'ensemble de la population en périphérie des établissements psychiatriques.
L'interaction entre le somatique et les troubles psychiatriques est mal connue. Le déficit en vitamine D, récemment établi par les chercheurs, des patients hospitalisés pour troubles mentaux est un exemple de cas où examens somatiques et prise en charge psychiatrique doivent interagir. En Allemagne et en Autriche, la psychosomatique est une discipline à part entière tournée vers l'étude et la prise en charge des pathologies mentales. Une analyse plus détaillée de ces pratiques permettrait d'améliorer les soins en France.
Il conviendrait de garantir un tronc commun de la spécialisation en psychiatrie. La régionalisation des spécialisations en psychiatrie renforce le poids des chefs de services de CHU. Les étudiants en psychiatrie veulent pouvoir librement déterminer leur formation. Il importe cependant qu'ils soient formés à tous les types de prise en charge. Je regrette que l'idée de porter de trois à cinq ans la formation générale en psychiatrie ait été abandonnée et que la création de deux nouveaux diplômes d'études spécialisées soit encore en projet.
Enfin, sur le modèle de l'Institut national du cancer, il faudrait qu'une agence centrale finance les projets de recherche en psychiatrie qui ne représentent que 2,4 % des publications mondiales. Cette situation est en partie liée aux refus de certaines équipes de soumettre leur démarche aux critères d'évaluation des grandes revues internationales, mais elle est surtout due à la sous-dotation persistante de la recherche en psychiatrie qui ne reçoit que 3 % des crédits publics de recherche en santé. Malgré la faiblesse du financement, les publications françaises font référence dans plusieurs domaines, notamment l'autisme.
L'absence de financement de la recherche épidémiologique est la cause du manque de connaissances précises sur les prévalences, les facteurs de risques et même les modalités de prise en charge et leur efficacité.
Comme le dit Marie-Odile Krebs, la recherche en psychiatrie comporte des spécificités : « la recherche en psychiatrie est plus que pour tout autre spécialité nécessairement (i) intégrative : manifestement multifactorielles, les maladies s'expriment par des comportements complexes et seules des approches multi-niveaux (du moléculaire au niveau le plus intégré, individuel et sociétal) permettront de progresser et (ii) translationnelle, pour faciliter le transfert entre la recherche fondamentale - recherche « clinique » : seul espoir d'aboutir à l'innovation thérapeutique et diagnostique, et faciliter le transfert entre la recherche et la pratique clinique : pour améliorer les procédures diagnostiques et thérapeutiques ».
De nouvelles perspectives de diagnostic et de soins s'ouvrent à la psychiatrie. En neuropsychiatrie et en biologie, la recherche de bio-marqueurs permettrait de détecter les fragilités des individus avant l'apparition de symptôme et de mettre en place un suivi pour prévenir le développement de la maladie. La recherche sur les thérapies cognitives pourrait également apporter des évolutions bénéfiques à la prise en charge des malades étant donné les premiers résultats positifs obtenus aux Etats-Unis. Il importe de ne pas mener un seul type de recherche mais de faire progresser les connaissances dans tous les domaines. Le réseau de recherches fondées sur les pratiques psychothérapeutiques, labellisé par l'Inserm, se fixe parmi ses objectifs de « développer une collaboration soutenue entre chercheurs et cliniciens en centrant la recherche évaluative sur des questions cliniques favorisant l'amélioration des pratiques ».
La création d'une instance alliant recherche et soins sur le modèle de l'Institut national du cancer permettrait aux projets innovants d'obtenir les crédits dont ils ont besoin tout en garantissant l'efficacité des sommes allouées.
Il faudrait aussi renforcer la formation continue des pédiatres et des médecins généralistes pour prendre en charge les dépressions et détecter les troubles psychiatriques.
Je propose enfin de mettre en place un observatoire des suicides rattaché à l'Institut de veille sanitaire. D'après une étude de la Drees de septembre 2012, la tendance suicidaire est une problématique importante : au cours des cinq dernières années, 80 % des médecins généralistes ont été confrontés à la tentative de suicide et près de la moitié à un suicide. Le rôle des généralistes dans ce domaine est donc essentiel. L'OMS mène depuis plusieurs années des campagnes de prévention et souligne la situation particulièrement préoccupante en Europe. Des bonnes pratiques existent, comme en Suède, qui reposent sur une meilleure formation des médecins généralistes. Le colloque sur la mortalité due à la crise organisé par France Prévention Suicide et Technologia le 11 février au Sénat a permis de souligner le manque de données épidémiologiques fiables sur les suicides qui sont pourtant nécessaires pour leur prévention.
Ces quelques propositions pourraient améliorer la situation de la psychiatrie et donc celle des malades à l'occasion de la discussion du prochain projet de loi qui nous sera soumis, quel qu'il soit.
Mme Annie David, présidente . - Merci pour ce rapport complet et fort intéressant. La mission que nous envisageons au Canada nous permettra de nous faire une idée précise sur l'observatoire du suicide que vous nous proposez de créer.
Je suis favorable, pour ma part, à l'intégration dans la loi sur la santé publique de la partie relative à la santé mentale.
Lors du colloque du 6 décembre sur l'autisme, j'ai réalisé combien la psychiatrie était mal perçue et qu'il fallait améliorer son image. Beaucoup reste donc à faire pour lui redonner toute sa place dans le domaine de la santé.
Mme Samia Ghali . - Merci pour ce rapport complet et réaliste, qui provoque la réflexion, même si certaines remarques font froid dans le dos.
Vous avez donné les proportions de psychiatres pour 100 000 habitants dans divers départements. Dans mon secteur, il n'y a aucun psychiatre et aucun pédopsychiatre ! Que répondre aux malades, aux familles qui veulent des réponses immédiates ? Elles se tournent le plus souvent vers les généralistes qui ne sont pas formés et l'état des malades se détériore inexorablement. Il n'y a rien de pire pour une famille que d'être laissée seule, face à un destin souvent catastrophique.
Il faut parler des prisons. Nombre de détenus libérés font des tentatives de suicide car, durant leur détention, ils ont été mis sous médicaments pour supporter les conditions de vie, et lorsqu'ils sortent, leur traitement est interrompu.
M. Claude Jeannerot . - Merci pour cet exposé qui m'a beaucoup appris.
Lorsque vous évoquez les positions prises par la « psychiatrie française », cette expression a-t-elle du sens ? J'ai plutôt le sentiment que cette discipline se caractérise par la diversité de ses positions et par les nombreuses écoles qui s'opposent les unes aux autres.
Dans votre rapport, vous dites que les psychiatres n'ont pas vocation à traiter le mal-être social. Il me semble pourtant que le lien entre ce mal-être et les troubles mentaux est important, en termes de prévention. La réalité sociale est source de pathologies.
Certains estiment que la réforme de la profession d'infirmiers en psychiatrie n'a pas eu d'incidence positive sur l'évolution du secteur hospitalier. Qu'en pensez-vous ?
Mme Christiane Demontès . - Merci pour la qualité de votre rapport, monsieur Milon.
Je rejoins les remarques de Mme Ghali sur les inégalités territoriales : les Français ne sont pas lotis de la même manière en matière psychiatrique selon qu'ils habitent en Ile-de-France ou dans d'autres territoires, urbains ou ruraux, d'ailleurs.
Nous devrons aussi faire porter nos efforts sur les soins ambulatoires. La grande réforme de la psychiatrie qui a eu lieu il y a déjà plusieurs années a fait sortir les malades du tout hôpital, mais les soins ambulatoires n'ont pas suivi. La psychiatrie de secteur s'organise autour d'un hôpital, mais il n'y a pas de services dans ces territoires pour accompagner les malades stabilisés par les médicaments. Or, quand un malade sort de l'hôpital, il se croit le plus souvent guéri.
La psychiatrie est une spécialité médicale, mais pas un secteur à part. Il est donc logique que nous traitions de cette spécialité dans la loi de santé publique.
Nous avons publié, sous les auspices des commissions des affaires sociales et des lois, un rapport sur les troubles psychiatriques et la prison, qui m'a beaucoup bousculée. Comme l'a dit Mme Ghali, certains détenus ne vont pas bien lorsqu'ils sortent de prison, mais c'est souvent le cas aussi lorsque des personnes sont incarcérées. Il n'est pas rare que des détenus ne comprennent pas la raison de leur emprisonnement. Nous avions présenté des préconisations et une proposition de loi sur l'altération du discernement avait été déposée. Les médecins et les juges s'accordent à dire qu'il y a des personnes en prison qui ne devraient pas s'y trouver mais qui ne peuvent être placées en hôpital psychiatrique, faute de place. C'est terrible.
La remarque de M. Jeannerot sur les infirmiers en psychiatrie est importante : plus personne ne demande à revenir à la formation totalement spécifique, mais il faut créer, comme pour les blocs opératoires, une spécialité en psychiatrie.
Mme Laurence Cohen . - Merci pour ce rapport complet.
Une perspective historique serait utile. Pendant des siècles, les malades étaient enfermés à vie...
Mme Muguette Dini . - Au XIX e siècle.
Mme Laurence Cohen . - Ensuite, l'ouverture vers la société a été privilégiée mais, ces dernières années, un mouvement inverse s'est amorcé et nous avons le sentiment que la société ne veut plus voir ces malades.
Depuis des années, la psychiatrie est le parent pauvre du secteur médical. En tant que rapporteure de la mission interministérielle de lutte contre la drogue et la toxicomanie (Mildt), j'ai visité des prisons et j'ai dialogué avec le personnel pénitentiaire qui reconnait que bon nombre de détenus, qui n'ont pas leur place en prison, sont assommés de médicaments. Il est donc urgent de parler des moyens financiers et humains nécessaires au bon fonctionnement de la psychiatrie. Il est d'ailleurs frappant de constater que tous ceux qui travaillent dans le secteur psychiatrique se sentent abandonnés, dévalorisés, mésestimés.
Comme vous, j'estime que les familles doivent participer aux décisions de soin, ce qui permettrait aussi d'éviter la dévalorisation sociale de la psychiatrie.
Que voulez-vous dire, Monsieur le Rapporteur, lorsque vous parlez d'absence de fondement juridique du secteur psychiatrique ?
Peut-être faudrait-il aussi en dire un peu plus lorsque vous évoquez la lutte contre les addictions, à savoir le tabac et les drogues illégales qui circulent dans les hôpitaux.
Enfin, j'avoue ne pas comprendre la nécessité de mentionner, comme vous le faites, le lien que vous semblez établir entre carences en vitamine D et troubles mentaux, qui mériterait d'être explicitée.
M. Alain Milon, rapporteur . - Cette incise sur la vitamine D rend compte d'une recherche française menée dans le cadre du réseau FondaMental par sa présidente, le professeur Marion Leboyer, spécialiste de recherche génétique et psychiatrique, qui s'inscrit dans la prise en charge par la recherche de la globalité de la maladie psychiatrique. Quand un malade bipolaire ou schizophrène est soigné en psychiatrie, trop souvent, il ne subit ni test sanguin, ni recherche d'une insuffisance cardiaque ou d'une anomalie hormonale, ni exploration d'une autre maladie associée. Le réseau FondaMental mène systématiquement ces investigations, et c'est ainsi qu'elle a constaté un déficit considérable de vitamine D chez les schizophrènes, cause ou conséquence de leur maladie, on ne sait, mais il y a là une voie de recherche. Il est nécessaire de prendre en charge le patient dans sa globalité, et j'y reviendrai dans mon rapport écrit.
Mme Muguette Dini . - Votre rapport, impressionnant, précis, complet, répond de manière globale aux enjeux. Vous soulignez à juste titre la nécessité de prévoir des services généralistes au sein des hôpitaux spécialisés, faute de quoi ceux-ci renvoient leurs patients à un autre hôpital distant.
Oui, il faut une spécialité infirmière psychiatrique, comme il en existe déjà dans d'autres disciplines médicales.
Vous insistez justement sur les nécessaires rapports entre les équipes soignantes et les familles. Il est de plus en plus difficile pour elles d'obtenir des renseignements sur les malades si ceux-ci n'y ont pas consenti. Il y a là de nouvelles relations avec les familles à consolider.
M. Jacky Le Menn . - Votre travail est excellent. Une spécialisation infirmière ne remet nullement en cause l'avancée que représente le diplôme d'Etat polyvalent. La recherche d'une définition claire, pour dissiper toute confusion, est l'un des points forts de votre rapport. Je suis d'accord avec vous, la santé mentale doit prendre sa place dans une loi de santé publique et non dans un texte spécifique.
Nous manquons non seulement de personnel, mais surtout de médecins. Vous faites justement référence à la complexité de certaines pathologies, pour lesquelles la présence de médecins est indispensable. Or le personnel paramédical est trop souvent laissé seul face à ces malades, comme j'ai pu le constater en présidant des conseils de discipline. Cela explique certaines dérives que vous mentionnez, comme la circulation de drogues illicites. Les infirmiers doivent fréquemment se débrouiller seuls, sans médecin à proximité, face à des pathologies extrêmement complexes.
Lors de la sectorisation, on a supprimé les structures asilaires, pour mettre en place des unités de courte durée, et très peu d'unités de longue durée, auprès des hôpitaux généraux. Ce fut une véritable foire d'empoigne : faute de médecins volontaires pour aller dans certains endroits, faute de relais dans le secteur libéral, nous n'avons pu organiser les complémentarités. Je pourrais encore beaucoup en dire sur la pédopsychiatrie, où j'ai connu bien des dérives...
Mme Gisèle Printz . - Je me joins aux remerciements de mes collègues : votre rapport est très compréhensible. Mais peut-on guérir de ces maladies ? Je suis un peu dubitative, y ayant été confrontée, le suicide m'ayant été présenté comme un aboutissement, hélas, normal.
Mme Michelle Meunier . - Tout ce que vous avez dit sur la prise en charge psychiatrique peut s'étendre à la pédopsychiatrie. Les services de protection de l'enfance accueillent beaucoup d'enfants ou d'adolescents présentant des troubles de la personnalité, qui ont besoin de soins. Or les inégalités territoriales sont encore plus criantes en pédopsychiatrie. Ainsi le secteur de Loire Atlantique ne compte que douze lits pour 300 000 habitants ! Résultat : de jeunes adolescents n'ont d'autre choix que d'être pris en charge dans des services destinés aux adultes, avec toutes les difficultés que cela entraîne.
Votre proposition n° 4 sur les « case managers » est très intéressante. Comment peuvent collaborer les professionnels de santé et leurs collègues des services médico sociaux ? C'est assurément l'une des clés de la réussite, voire de la guérison, mais les professionnels ont du mal à travailler en transversalité.
M. Yves Daudigny . - J'ajoute mes félicitations à celles qui vous ont été prodiguées. Je rejoins l'ensemble de vos propositions.
Que pensez-vous de la récente condamnation d'une psychiatre à un an de prison avec sursis ? La judiciarisation menace-t-elle la psychiatrie, à l'instar d'autres spécialités ?
Vos observations sur l'absence de prise en charge globale des patients en psychiatrie ne pointent-elles pas une insuffisance générale, touchant l'ensemble des disciplines médicales ? Un patient atteint d'une cardiopathie ne souffre-t-il pas, lui aussi, d'une prise en charge trop spécialisée ?
M. Bernard Cazeau . - La psychiatrie est un sujet très particulier, parce qu'elle touche un organe très mal connu, même si l'on a fait beaucoup de progrès dans son exploration, le cerveau. Vous vous êtes efforcé de clarifier des enjeux extrêmement complexes.
Entre les grandes maladies psychiatriques et les petites névroses réactionnelles, il y a beaucoup d'espace. Les unes requièrent une prise en charge en milieu hospitalier fermé, les autres forment le lot habituel des médecins généralistes. On se plaint du manque de psychiatres, mais trois quarts des affections psychiatriques sont réactionnelles et concernent les généralistes. Ceux-ci s'en désintéressent peut-être, mais ne sont pas mal formés. Quand trente personnes attendent dans leur cabinet, il leur est difficile de consacrer aux malades psychiatriques le temps nécessaire, car l'investigation et le traitement des maladies psychiatriques nécessitent plus de temps que le suivi d'une artériosclérose.
La formation des psychiatres était excellente autrefois : elle reposait sur l'internat des hôpitaux psychiatriques, proposé aux étudiants en médecine de sixième année, qui y voyaient une occasion d'être payés. Naissaient ainsi de nombreuses vocations. Ce système a disparu et on forme moins de psychiatres, d'autant qu'il s'agit de l'une des spécialités les moins rémunératrices. De ce point de vue, mieux vaut être ophtalmologiste que psychiatre !
Non, les infirmiers en psychiatrie ne sont pas mal formés : ce sont eux qui tissent les liens nécessaires entre milieu fermé et milieu ouvert, en assurant le suivi des traitements des malades qui sortent d'hôpitaux psychiatriques, en milieu urbain comme en milieu rural. En revanche, nous en manquons.
Il faut décentraliser la psychiatrie. Si les grandes maladies mentales ne peuvent être traitées qu'à l'hôpital, en milieu fermé, les médecins généralistes devraient néanmoins recevoir une petite spécialisation en psychiatrie.
Lorsque j'étais externe en psychiatrie, je croisais souvent des malades que j'avais traités en journée, dans le car du soir qui me ramenait à Bordeaux. La camisole chimique des années 1950 a permis à beaucoup de gens de mener une vie presque normale, mais il fallait qu'ils suivent leur traitement. Sinon, le pire était à redouter, et c'est sans doute ce qui s'est passé aux États-Unis.
Ce sujet est très vaste et tout se joue dans l'interface entre milieu fermé et milieu ouvert.
M. Gérard Roche . - Le rapport est dense et de qualité. Le moindre de ses mérites n'est pas de redonner ses lettres de noblesse à la psychiatrie, après les dérives postfreudiennes et New Age, qui ont ouvert la voie notamment à des tentatives sectaires, que vous connaissez bien.
Tout le monde souffre d'un désarroi. En premier lieu, les psychiatres, qui ne sont pas assez nombreux, au point que l'on fait venir des médecins étrangers qui ne maîtrisent même pas la langue ; songez aux patients et aux familles ! Si les psychiatres ne sont pas assez nombreux, ce n'est pas seulement pour des raisons financières. Lorsque nous faisions notre médecine, il ne nous serait pas venu à l'esprit de manifester pour défendre les dépassements d'honoraires ! Nous avions d'autres motivations ! La psychiatrie classique a pâti de son discrédit.
Le désarroi touche aussi les patients, les familles, la société dans son ensemble. Vous avez évoqué les personnes incarcérées, souffrant de troubles crypto-psychiatriques. De nombreuses situations psychiatriques ne sont pas diagnostiquées. Le déni des symptômes caractérise certaines maladies.
Le désarroi gagne les territoires, en raison de l'hétérogénéité des prises en charge. Les secteurs créés dans les années soixante-dix restent virtuels, faute de personnel.
Votre rapport présente l'avantage de donner des définitions, en plaçant le trouble mental au coeur de la psychiatrie, rappelant que les maladies psychiatriques sont bien des pathologies. Les psychoses doivent être prises en charge à l'hôpital, mais nécessitent aussi un suivi, de même que les pathologies cardiaques sont prises en charge à l'hôpital en phase aigüe, puis suivie dans des structures d'accueil transitoires en phase de convalescence et enfin au domicile des patients par leur médecin habituel.
C'est pourquoi les médecins généralistes doivent bénéficier d'une formation à l'urgence, à la pédiatrie et à la psychiatrie.
J'ajoute enfin que dans les départements, dans nos maisons de la petite enfance, nous constatons les carences de la prise en charge pédopsychiatrique, qui sont extrêmement lourdes de conséquences.
M. Jean Desessard . - Votre rapport a été salué par tous. Quelles seront ses suites ? Quelles chances a-t-il d'être pris en considération et de voir ses propositions retenues dans le projet de loi sur la santé publique ? S'il y a un vote, l'ensemble des groupes politiques devrait soutenir votre rapport, afin que ce soit le cas.
M. Georges Labazée . - Je salue à mon tour votre travail et rends hommage à notre présidente pour avoir accueilli au Sénat le colloque sur l'autisme le 6 décembre, sujet ô combien difficile. Longtemps, l'autisme fut considéré comme une maladie psychique, avant d'être reconnu comme un handicap. Il serait bon que vous le mentionniez dans votre rapport qui sera, je l'espère, largement diffusé pour déboucher sur des mesures concrètes.
Mme Isabelle Pasquet . - Je vous félicite de ce rapport très riche. Il n'évoque toutefois pas la psychiatrie sécuritaire. Nous souhaiterions revenir sur la loi de 2011, sur l'internement des personnes interpellées pour trouble à l'ordre public, quel qu'il soit. Nous voudrions également que le droit des patients de contester les décisions d'internement prises à leur encontre soit réaffirmé.
Vous parlez peu de la T2A, qui ne me paraît pas du tout appropriée à la psychiatrie. Cette volonté de rentabilité est particulièrement déplacée.
M. Alain Milon, rapporteur . - Merci pour vos remarques. Samia Ghali a parlé de désertification. Les inégalités portent sur la répartition et sur la formation des psychiatres. Malgré les ouvertures de postes, les étudiants en médecine s'en écartent, en raison des risques croissants de judiciarisation, qui touchent aussi la chirurgie. Je connais un spécialiste de greffe du foie, technique de pointe s'il en est ; ayant achevé son clinicat, il souhaite se réorienter vers la dermatologie pour ce motif. Il nous faut trouver des solutions. Présidents d'intercommunalités ou de conseils généraux, nous prenons en charge les frais de défense de nos fonctionnaires. Les médecins, bien que la médecine soit, encore, libérale, ne pourraient-ils pas être couverts de même par l'Etat ? Je pose la question, tant le problème devient grave. Les jeunes qui se lancent dans les études médicales subissent deux barrages : le numerus clausus, puis la judiciarisation.
Je ne me suis pas penché sur les prisons, compte tenu des travaux de fond, extrêmement forts, menés par Nicolas About, Christiane Demontès et Gilbert Barbier sur le sujet.
Pour répondre à Claude Jeannerot, je pense qu'il y a une nette différence entre la psychiatrie anglo-saxonne, exclusivement médicamenteuse, et la psychiatrie française, qui prescrit une approche personnalisée, comportant un volet psychanalytique et psychothérapeutique souvent important.
J'ai déjà rappelé ce matin que j'avais préconisé, dans un rapport de l'Opesct, la mise en place d'un diplôme d'infirmier psychiatrique, ce qui serait d'une importance considérable pour le suivi des malades et des soins. Les ministres de la santé successifs ont invariablement répondu que cela ferait passer les infirmiers concernés de la catégorie B à la catégorie A et ont refusé en alléguant le coût induit par une telle mesure. Peut-être la réponse de la nouvelle ministre sera-t-elle différente ?
M. Jean Desessard . - Vous répondez ainsi à ma question.
M. Alain Milon, rapporteur . - Tout à fait. La création d'un diplôme d'infirmier psychiatrique améliorerait les soins psychiatriques sur l'ensemble du territoire national.
Je suis d'accord avec Mme Demontès sur l'évolution des secteurs. Il faut considérer le malade dans sa globalité et le psychiatre comme un médecin exerçant une spécialité aux côtés d'autres collègues auxquels il doit s'adresser pour soigner les autres maladies de ses patients, ce qui n'est pas le cas.
Madame Cohen, si la psychiatrie peut être considérée comme le parent pauvre de la médecine, c'est aussi parce que les psychiatres eux-mêmes ont longtemps préféré s'isoler, travailler seuls dans leur coin, plutôt que de mettre en place des réseaux. Le secteur est une bonne chose, mais les psychiatres s'adressent rarement aux généralistes, cardiologues, neurologues de leur secteur. Cela évolue. Les réseaux se mettent en place, mais les psychiatres portent leur part de responsabilité dans cet isolement. La dissociation des neurologues et des psychiatres a peut-être été une erreur. Nous aurions dû conserver les neuropsychiatres, qui se seraient intéressés à la chimie du cerveau.
Oui, monsieur Cazeau, la psychiatrie traite des maladies du cerveau, mais c'est une notion récente puisqu'elle était censée traiter les maladies de l'être. La neuropsychiatrie offre des perspectives intéressantes.
Mme Gisèle Printz . - Autrefois, on disait qu'ils étaient fous...
M. Alain Milon, rapporteur . - Non, on ne guérit pas aujourd'hui les malades psychotiques, on les stabilise. Les chercheurs progressent sur la voie de la guérison, ils espèrent y arriver, mais quand ? Nous ne le savons pas. En tout cas, ils trouvent des résultats, à tous les niveaux et pourront un jour, à l'avenir, stabiliser complètement et définitivement les schizophrènes et les dépressifs.
Les conditions de financement de la recherche en psychiatrie s'améliorent. Celle-ci évolue de façon considérable actuellement, grâce aux réseaux qui se mettent en place sur le territoire national.
Oui, madame Meunier, il reste des manques en pédopsychiatrie. Le décloisonnement figurait dans le plan de santé mentale 2011-2015. Le « case manager » est une sorte d'assistante sociale. Il fait l'objet d'expérimentations de volontaires, qui travaillent à côté des psychiatres et des professionnels du secteur médico-social. Le problème, dans notre pays, tient à la séparation entre le médico-social, le sanitaire, la psychiatrie et la neurologie. Nous tentons aujourd'hui de décloisonner tout cela pour former une vision globale des patients, qui concerne aussi bien les malades somatiques que les personnes âgées qui souffrent de troubles mentaux. Le « case manager » a été mis en place à Sainte-Anne...
M. Claude Jeannerot . - Une très belle expérience est menée dans mon département, pour offrir une réponse intermédiaire entre l'hospitalisation et les soins ambulatoires, par l'association « Les Invités au festin » qui organise un accompagnement de nature à redonner une vie sociale aux malades.
M. Alain Milon, rapporteur . - Yves Daudigny pose la question des demandes des tribunaux qui explosent pour des expertises et des contre-expertises, réduisant d'autant le nombre de psychiatres présents dans les hôpitaux. Le cas que vous évoquez présente les inconvénients de la surmédiatisation. Si l'on s'en tient aux titres des journaux, une psychiatre condamnée pour n'avoir pas soigné convenablement un patient et rendue responsable de ce qu'il a fait par la suite, cela paraît scandaleux ; si l'on pousse plus loin l'analyse, beaucoup moins. Le patient en question avait été déclaré schizophrène à trois reprises par un collège de psychiatres, ce que la personne condamnée a refusé, en s'opposant chaque fois aux décisions de ce collège. Dès lors, la condamnation apparaît normale...
Mme Samia Ghali . - Tout à fait !
M. Alain Milon, rapporteur . - Il ne s'agit plus de droit à l'erreur, mais d'obstination.
M. Roche a évoqué à juste titre le désarroi des médecins et M. Labazée l'autisme, qui fait l'objet d'un paragraphe de mon rapport. Nous en avons discuté avec le professeur Olié. Comme pour l'Alzheimer, longtemps ces malades ont été vus par les psychiatres sous l'angle trop exclusif de la psychanalyse, alors que ce sont des maladies qui ont une expression psychiatrique.
Je n'ai pas participé au colloque sur l'autisme, mais je comprends que l'intervention de psychiatres fasse débat. Aujourd'hui, ils ont compris et font marche arrière, après avoir commis une erreur manifeste, la prise en charge de ces maladies neurologiques par la psychanalyse. Il faut comprendre les affres des parents, qui ont subi tout cela. La prise en charge psychanalytique des autistes a entraîné des catastrophes.
Madame Pasquet, soutenant la position de Mme Dini sur la loi de 2011, j'avais refusé d'en être le rapporteur et le gouvernement de l'époque avait repoussé mes amendements. Sur ce sujet, je ne suis pas loin de penser comme vous.
La T2A ne s'applique pas aux hôpitaux psychiatriques. D'éminents psychiatres, sans être demandeurs, souhaitent néanmoins un suivi tarifaire de leur activité.
Mme Annie David, présidente . - J'espère que cet excellent rapport sera suivi d'effets et nous ferons en sorte, avec les différents groupes, qu'il aboutisse à des mesures législatives.
La commission autorise la publication du rapport d'information.
LISTE DES PERSONNES AUDITIONNÉES
Jean Canneva , président de l'Union nationale de familles ou amis de personnes malades et handicapées psychiques (Unafam)
Dr Pierre-Henri Castel , directeur de recherches Cermes3, CESAMES, Université Paris Descartes
Dr Philippe Cléry-Melin , psychiatre, Clinique du Château de Garches
Pr Patrice Deteix , président de la Conférence des doyens des facultés de médecine
Dr Caroline Eliacheff , psychanalyste-pédopsychiatre
Pr Anne Fagot-Largeault , philosophe, Collège de France
Claude Finkelstein , présidente de la Fédération nationale d'ex-patients en psychiatrie (Fnap-Psy)
Dr Nicole Garret-Gloanec , présidente de la Fédération française de psychiatrie
Dr Alain Gérard , président du Congrès français de psychiatrie
Pr Bernard Gibello , président de l'Association française de psychiatrie
Dr Guy Gozlan , psychiatre au Centre hospitalier Sainte-Anne
Dr Cédric Grouchka , président de la commission qualité et diffusion de l'information médicale, et Dr Michel Laurence , chef du service des bonnes pratiques cliniques, de la Haute Autorité de santé (HAS)
Dr François Kammerer , vice-président du Syndicat des psychiatres français
Dr Viviane Kovess-Masféty , psychiatre, directrice du département d'épidémiologie, présidente du groupe de travail « Santé mentale » de l'Ecole des hautes études en santé publique (EHESP)
Dr Marie-Odile Krebs , directrice de l'unité Inserm de l'Hôpital Sainte-Anne
Dr Françoise Lalande et Carole Lepine , de l'Igas, auteurs du rapport « Analyse d'accidents en psychiatrie et propositions pour les éviter »
Pr Marion Leboyer , directeur de la fondation FondaMental et responsable de la recherche à l'hôpital Chenevier-Mondor de Créteil
Dr Gérard Massé , psychiatre à Hôpital Sainte-Anne
Jean-Pierre Olié de l'Académie nationale de médecine
Dr Frédéric Rouillon , président du conseil scientifique de la Fondation pour la recherche en psychiatrie et en santé mentale
Deborah Sebbane , présidente, et Alice Vignes , de l'Association française fédérative des étudiants en psychiatrie
Pr Daniel Sechter , président du Collège universitaire de psychiatrie
Claude Silvano , président, Didier Lebeau , vice-président, et Lawrence Edwards , trésorier, du Collectif national des victimes de la psychiatrie (CNVP)
Dr Jean-Michel Thurin , psychiatre-psychanalyste
Table ronde : Pr Marie-Christine Hardy-Bayle , psychiatre, responsable de la mise en oeuvre des projets du Réseau de promotion pour la santé mentale dans les Yvelines Sud, Dr Philippe Lefevre , médecin coordinateur du Réseau santé mentale d'Evry, et Dr Djea Saravane , chef de service du Réseau régional francilien douleur - SP en santé mentale, président de l'Association nationale pour la promotion de soins somatiques en santé mentale (ANP3SM)
* 1 L'organisation des soins en psychiatrie : les effets du plan psychiatrie et santé mentale (2005-2011), Rapport public thématique, décembre 2011.
* 2 Evaluation du plan psychiatrie et santé mentale 2005-2008, octobre 2011.
* 3 Notamment Murthy R. S., Bertolote J. M., Epping-Jordan J. et al., La santé mentale : nouvelle conception, nouveaux espoirs, Genève, OMS, 2001.
* 4 OMS, « La santé mentale : renforcer notre action », Aide-mémoire n° 220, septembre 2010.
* 5 Commission européenne, Livre Vert sur la santé mentale, « Améliorer la santé mentale de la population : Vers une stratégie de santé mentale pour l'Union européenne », 2005.
* 6 «The size and burden of mental disorders and other disorders of the brain in Europe 2010», H.U. Wittchene et al. European Neuropsychopharmacology, Volume 21, Issue 9, pages 655-679, September 2011.
* 7 Results from the 2011 National Survey on Drug Use and Health : Mental Health Findings,
U.S. department of health and human services, www.samhsa.gov.
* 8 Diagnostic and Statistical Manual of Mental Disorders.
* 9 Centre d'analyse stratégique, Rapport du groupe de travail présidé par Viviane Kovess-Masféty, Rapport n° 24, 2010.
* 10 Crime or disease, Macmillan, 1973.
* 11 Aux Etats-Unis, elle a été formulée en 1961 par Thomas Szasz, lui-même psychiatre, dans son ouvrage, « The myth of mental illness » qui dénonçait l'usage de la coercition comme méthode de traitement.
* 12 « The Epidemic of Mental Illness : Why ?», « The Illusions of psychiatry » et « The Illusions of Psychiatry : An exchange », The New-York Review of Books, 23 juin, 14 juillet et 18 août 2011.
* 13 Jack Weinberg, président de l'association américaine de psychiatrie en 1977, cité par Marcia Angell.
* 14 Irving Kirsch, The Emperor's New Drigs : Exploding the Antidepressant Myth, Basic Books, analysé par Marcia Angell dans « The Epidemic of Mental Illness : Why ? ».
* 15 Rapport sur le bon usage des médicaments psychotropes, par Mme Maryvonne Briot, deìputeìe, juin 2006.
* 16 Analyse d'accidents en psychiatrie et propositions pour les éviter, Dr Françoise Lalande, Carole Lepine, Mai 2011.
* 17 Inserm, Médicaments psychotropes, consummations et pharmacodépendances, 2012.
* 18 Thomas R. Insel, «Next-Generation Treatments for Mental Disorders», Science Translational Medicine, 10 octobre 2012, Vol. 14, n° 155.
* 19 Kenneth S. Kendler, Kenneth F. Schaffner, the dopamine hypothesis of schizophrzenia, 2011.
* 20 D.W. Winnicott, « Prefrontal leucotomy », The Lancet, 10 avril 1943 et « Ethics of Prefrontal Leucotomy », British Medical Journal, 25 août 1951.
* 21 L'organisation des soins psychiatriques : les effets du plan « psychiatrie et santé mentale » (2005-2010), Rapport public thématique, décembre 2011.
* 22 Devenu la loi n° 2012-409 du 27 mars 2012.
* 23 Loi n° 2009-879 du 21 juillet 2009.
* 24 Sailas EES, Fenton M, « Seclusion and restraint for people with serious mental illnesses (Review), Cochrane Database of Systematic Reviews, 2000, n°1., et Muralidharan S, Fenton M, «Containment strategies for people with serious mental illness», Cochrane Database of Systematic Reviews, 2006, n° 3.
* 25 Ordonnance n° 2010-177 du 23 février 2010 de coordination avec la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 26 Edouard Couty, Missions et organisation de la santé mentale et de la psychiatrie, Rapport présenté à Mme Roselyne Bachelot-Narquin, ministre de la santé et des sports, janvier 2009.
* 27 Loi n° 2011-803 du 5 juillet 2011 relative aux droits et à la protection des personnes faisant l'objet de soins psychiatriques et aux modalités de leur prise en charge.
* 28 D. Saravane et al., avec le soutien institutionnel du laboratoire Lilly, « Elaboration de recommandations pour le suivi somatique des patients atteints de pathologie mentale sévère », L'encéphale, n° 35, 2009.
* 29 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées.
* 30 French psychoflap, Science, 25 février 2005.
* 31 Marie-Christine Hardy-Baylé et al., « Place de la recherche dans les réseaux de santé », Revue française des affaires sociales, 2004/1.
* 32 Elie Azria, L'humain face à la standardisation du soin médical, La Vie des idées, 26 juin 2012.
* 33 Dumesnil, Cortaredona et al., La prise en charge de la dépression en médecine générale de ville, Etudes et résultats n° 810, septembre 2012.







