Rapport d'information n° 318 (2013-2014) de Mme Catherine GÉNISSON et M. Alain MILON , fait au nom de la commission des affaires sociales, déposé le 28 janvier 2014
Disponible au format PDF (612 Koctets)
-
LISTE DES PRINCIPALES PROPOSITIONS
-
AVANT-PROPOS
-
EXPOSÉ GÉNÉRAL
-
I. UN OUTIL INTÉRESSANT POUR LES
PROFESSIONNELS DE SANTÉ, UN CADRE LÉGISLATIF
IMPARFAIT
-
II. LE MOTEUR DE LA REFONDATION D'UNE OFFRE DE
SOINS DE QUALITÉ SUR L'ENSEMBLE DU TERRITOIRE
-
A. VALORISER LES DIFFÉRENTES PROFESSIONS DE
SANTÉ EN RÉPONDANT AUX ASPIRATIONS DES JEUNES PROFESSIONNELS
-
B. AMÉLIORER LA QUALITÉ DES SOINS
OFFERTS AUX PATIENTS
-
C. UNE NÉCESSAIRE ÉVOLUTION DES
MÉTIERS DE LA SANTÉ
-
A. VALORISER LES DIFFÉRENTES PROFESSIONS DE
SANTÉ EN RÉPONDANT AUX ASPIRATIONS DES JEUNES PROFESSIONNELS
-
I. UN OUTIL INTÉRESSANT POUR LES
PROFESSIONNELS DE SANTÉ, UN CADRE LÉGISLATIF
IMPARFAIT
-
EXAMEN EN COMMISSION
-
DÉPLACEMENT DE LA MISSION D'INFORMATION
À LILLE
N° 318
SÉNAT
SESSION ORDINAIRE DE 2013-2014
|
Enregistré à la Présidence du Sénat le 28 janvier 2014 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la coopération entre professionnels de santé ,
Par Mme Catherine GÉNISSON et M. Alain MILON,
Sénateurs.
|
(1) Cette commission est composée de : Mme Annie David , présidente ; M. Yves Daudigny , rapporteur général ; M. Jacky Le Menn, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Claude Jeannerot, Alain Milon, Mme Isabelle Debré, MM. Jean-Marie Vanlerenberghe, Gilbert Barbier, Mme Catherine Deroche , vice-présidents ; Mmes Claire-Lise Campion, Aline Archimbaud, MM. Marc Laménie, Jean-Noël Cardoux, Mme Chantal Jouanno , secrétaires ; Mme Jacqueline Alquier, M. Jean-Paul Amoudry, Mmes Françoise Boog, Natacha Bouchart, MarieThérèse Bruguière, Caroline Cayeux, M. Bernard Cazeau, Mmes Karine Claireaux, Laurence Cohen, Christiane Demontès, MM. Gérard Dériot, Jean Desessard, Mmes Muguette Dini, Anne Emery-Dumas, MM. Guy Fischer, Michel Fontaine, Mme Samia Ghali, M. Bruno Gilles, Mmes Colette Giudicelli, Christiane Hummel, M. Jean-François Husson, Mme Christiane Kammermann, MM. Ronan Kerdraon, Georges Labazée, Jean-Claude Leroy, Gérard Longuet, Hervé Marseille, Mmes Michelle Meunier, Isabelle Pasquet, MM. Louis Pinton, Hervé Poher, Mmes Gisèle Printz, Catherine Procaccia, MM. Henri de Raincourt, Gérard Roche, René-Paul Savary, Mme Patricia Schillinger, MM. René Teulade, François Vendasi, Michel Vergoz, Dominique Watrin . |
LISTE DES PRINCIPALES PROPOSITIONS

AVANT-PROPOS
Mesdames, Messieurs,
L' amélioration de la qualité des soins et l' enrichissement des fonctions des professionnels de santé sont des objectifs premiers et concordants pour notre système de santé et une aspiration forte des professionnels du secteur. L'un des ressorts pour atteindre ces objectifs est l'évolution des formes de prises en charges de malades au travers d'une nouvelle répartition des rôles entre professionnels de santé.
C'est l'objet de l' article 51 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (dite loi HPST) qui a créé un cadre permettant la mise en place de coopérations entre les professionnels de santé sous le contrôle des agences régionales de santé (ARS) et après examen de la Haute Autorité de santé (HAS). Cet article, inscrit dans le code de la santé publique sous la forme d'un nouveau titre regroupant les articles L. 4011-1 à L. 4011-3, est susceptible de favoriser la plus grande qualité des soins et un enrichissement des perspectives de carrière offertes aux professions de santé. Il se présente néanmoins comme une dérogation au cadre réglementaire existant et suscite à ce titre de nombreuses interrogations, voire des réticences. En effet l'article L. 4011-1 précise que les coopérations ont pour objet de permettre à titre dérogatoire aux professionnels de santé « d'opérer entre eux des transferts d'activités ou d'actes de soins ou de réorganiser leurs modes d'intervention auprès du patient ». Avant de mesurer son impact, la notion de coopération doit donc être précisément définie.
• Le système actuel d'encadrement
de l'exercice professionnel
L'encadrement légal et réglementaire des professions de santé a d'abord pour but la protection des patients. Un professionnel de santé ne peut accomplir que les actes pour lesquels sa qualification est établie . Cette qualification est sanctionnée par un diplôme reconnu par l'Etat et, dès lors, inscrit dans le code de la santé publique. Le diplôme d'Etat est le fondement du monopole d'exercice de l'activité de soins. Tout exercice sans diplôme est illégal et passible de poursuites pénales.
• Ainsi, depuis la loi du 19 ventôse an XI
(10 mars 1803), la médecine ne peut être pratiquée que par
les titulaires d'un doctorat délivré par une école puis
(depuis 1808) une faculté de médecine. En imposant l'obtention
d'un grade universitaire pour l'exercice de la médecine et de la
chirurgie sur l'ensemble du territoire national, la loi définit la
médecine comme un corpus de connaissances théoriques qu'il
convient d'acquérir. La médecine est donc la science
appliquée par les médecins. La loi du 30 novembre 1892 a
consacré le principe de l'accès des malades aux praticiens les
mieux formés en mettant fin à la possibilité pour les
« officiers de santé » de pratiquer la médecine dans le
cadre départemental après une formation théorique
réduite et des stages pratiques.
L'obtention du diplôme de médecine protège le médecin contre toute condamnation au titre de l'exercice illégal. La chambre criminelle de la Cour de cassation a en effet affirmé, par un arrêt rendu le 8 mars 2011, qu'il « résulte de l'article L. 4161-1 du code de la santé publique [relatif à l'exercice illégal de la médecine] qu'une personne qui remplit les conditions d'exercice de la médecine exigées par ce texte ne commet pas le délit d'exercice illégal de la médecine lorsqu'elle sort des limites de sa spécialité ou de sa compétence . »
Si le fait pour un médecin d'exercer en dehors de sa spécialité ou de sa compétence n'est pas susceptible de sanction pénale en tant que tel, il est néanmoins passible de sanctions déontologiques prononcées par le Conseil de l'Ordre et d'une condamnation civile.
Depuis 1803, l'Ordre des médecins est investi d'une prérogative de puissance publique puisqu'il exerce un contrôle sur la réalité des diplômes et sur l'usage des titres par les médecins. Ses décisions relèvent en dernier recours du Conseil d'Etat.
Les décisions du Conseil de l'Ordre se fondent sur les dispositions du code de déontologie médicale édicté sous forme de décret en Conseil d'Etat en application de l'article L. 4127-1 du code de la santé publique.
L'article 70 du code de déontologie médicale, article R.4127-70 du code de la santé publique, affirme le principe de l' omnivalence du diplôme de médecin. Il dispose que : « Tout médecin est, en principe, habilité à pratiquer tous les actes de diagnostic, de prévention et de traitement. Mais il ne doit pas, sauf circonstances exceptionnelles, entreprendre ou poursuivre des soins, ni formuler des prescriptions dans des domaines qui dépassent ses connaissances, son expérience et les moyens dont il dispose . »
L'Ordre des médecins fait de cette disposition le commentaire suivant : « Il appartient au médecin de décider, souvent seul, en conscience, du rôle qu'il peut jouer. La formation nouvelle de certains confrères généralistes, formés dans les services appropriés, confrontés régulièrement avec la médecine de catastrophe leur donne incontestablement toute aptitude à intervenir dans ce cadre et y exercer une large autonomie de décision .
Le code de déontologie montre bien où se situent réellement les inévitables limites de la règle de l'omnivalence du diplôme. Ce ne sont pas toujours celles du découpage administratif de la profession médicale, mais plutôt celles de la réelle expérience du praticien, en tenant compte aussi des circonstances particulières du moment. En cas de doute, le médecin doit penser qu'il aura à se justifier s'il y a litige ou contestation . »
La chambre civile de la Cour de Cassation considère en effet qu'« il est fait déontologiquement obligation à tout praticien de s'abstenir, sauf circonstances exceptionnelles, d'entreprendre ou de poursuivre des soins, ou de formuler des prescriptions dans des domaines qui dépassent ses connaissances, son expérience et les moyens dont il dispose (...) ».
La responsabilité civile d'un médecin pourra donc être mise en cause en raison d'un acte effectué dans le cadre de la médecine mais en dehors de ses compétences.
• Le champ de compétence des
autres professions médicales
reconnues par la loi de
1803,
chirurgiens-dentistes et sages-femmes
, est limité
par rapport à celui des médecins. Leur domaine est par nature
borné et ne peut s'étendre à l'ensemble de la
médecine. Il existe néanmoins une distinction qui résulte
de la formulation des obligations déontologiques relatives aux
différentes professions.
S'agissant des dentistes , l'article R. 4127-204 du code de la santé publique précise que : « Sauf circonstances exceptionnelles, [le chirurgien-dentiste] ne doit pas effectuer des actes, donner des soins ou formuler des prescriptions dans les domaines qui dépassent sa compétence professionnelle ou les possibilités matérielles dont il dispose . » Néanmoins l'article suivant, R.4127-205, fait obligation au professionnel de sortir de son domaine de compétence dans un cas déterminé, l'extrême urgence. L'article dispose que : « Hors le seul cas de force majeure, tout chirurgien-dentiste doit porter secours d'extrême urgence à un patient en danger immédiat si d'autres soins ne peuvent lui être assurés . » Il peut donc être obligatoire pour un chirurgien-dentiste de pratiquer des actes qui relèveraient normalement d'un médecin.
Pour l'exercice des sages-femmes , les obligations sont formulées de manière moins précise. L'article R.4127 -313 du code de la santé publique dispose que : « Dans l'exercice de sa profession, la sage-femme ne doit pas, sauf circonstances exceptionnelles, effectuer des actes ou donner des soins, ni formuler des prescriptions dans les domaines qui débordent sa compétence professionnelle ou dépassent ses possibilités . » L'appréciation de ces circonstances exceptionnelles, apparemment plus larges que le secours d'extrême urgence à un patient en danger immédiat puisqu'elles permettent la délivrance de prescriptions, relève de la sage-femme sous le contrôle de l'ordre compétent et du juge.
Il résulte des dispositions déontologiques applicables aux professions médicales hors médecins qu'elles ont, en certaines circonstances, la possibilité voire l'obligation, d'intervenir hors de leur strict domaine de compétence pour accomplir des actes incombant aux médecins.
• Tel n'est pas le cas pour les
professions paramédicales
qui sont
déontologiquement et réglementairement tenues de n'accomplir que
les actes inscrits sur une liste préétablie,
généralement un décret simple dit de compétence. Le
cas de prise en charge en situation d'urgence est prévu dans le cadre de
cette compétence d'attribution. S'agissant des
infirmiers
, l'article R.4311-14 du code de la santé
publique dispose : «
En l'absence d'un médecin, l'infirmier ou
l'infirmière est habilité, après avoir reconnu une
situation comme relevant de l'urgence ou de la détresse psychologique,
à mettre en oeuvre des protocoles de soins d'urgence,
préalablement écrits, datés et signés par le
médecin responsable. Dans ce cas, l'infirmier ou l'infirmière
accomplit les actes conservatoires nécessaires jusqu'à
l'intervention d'un médecin. Ces actes doivent obligatoirement faire
l'objet de sa part d'un compte rendu écrit, daté, signé,
remis au médecin et annexé au dossier du patient.
En cas d'urgence et en dehors de la mise en oeuvre du protocole, l'infirmier ou l'infirmière décide des gestes à pratiquer en attendant que puisse intervenir un médecin. Il prend toutes mesures en son pouvoir afin de diriger la personne vers la structure de soins la plus appropriée à son état. »
Le principe de l'encadrement médical des actes est, d'un point de vue réglementaire, la différence essentielle entre professions médicales et paramédicales.
La détermination de périmètres d'exercice différents reposant sur l'importance de la formation initiale afin de garantir la qualité des soins apparaît à certains égards trop rigide au regard des nécessités de la prise en charge des patients, voire décalée par rapport à la réalité des pratiques . Concrètement, le développement des professions paramédicales, au premier rang desquelles les infirmiers et infirmières, a accompagné l'évolution des pratiques médicales et poussé à réexaminer la question de la répartition des compétences entre professionnels de santé.
EXPOSÉ GÉNÉRAL
I. UN OUTIL INTÉRESSANT POUR LES PROFESSIONNELS DE SANTÉ, UN CADRE LÉGISLATIF IMPARFAIT
L'article 51 a rencontré un véritable écho chez les professionnels de santé auxquels il offre la possibilité de mettre en oeuvre de nouvelle formes de prises en charge enrichissant les tâches de chacun des professionnels et améliorant la qualité de prise en charge du patient. Malgré l'implication des professionnels de santé qui élaborent et proposent des protocoles de coopération, l'application du dispositif s'avère décevante sur le terrain. Ainsi, quatre ans après le vote de la loi, aucun protocole n'est officiellement mis en oeuvre en Ile-de-France. La lenteur de la diffusion limite la capacité d'évaluation et donc potentiellement de généralisation des expériences les plus intéressantes.
Plusieurs facteurs expliquent cette situation. D'une part, les protocoles non encore mis en oeuvre en application des dispositions des articles L. 4011-1 à L. 4011-3 du code de la santé publique sont le plus souvent déjà en place dans le cadre d'une expérimentation autorisée par les textes ou d'une évolution des pratiques professionnelles. La mise en place de protocoles de coopération au sens de la loi HPST peut dans ces cas apparaître comme la volonté de régulation d'un état de fait parfois ancien. Mais surtout, c'est la complexité pratique de la procédure de validation des protocoles de coopération qui est responsable du décalage important entre l'élaboration des projets par les professionnels de santé et leur reconnaissance officielle.
A. UN CADRE PERMETTANT AUX PROFESSIONNELS DE SANTÉ DE S'ENGAGER DANS DES FORMES DE PRISE EN CHARGE NOVATRICES
Avec près de quarante protocoles examinés ou en cours d'examen par la Haute Autorité de santé depuis l'entrée en application de la loi HPST, les coopérations paraissent avoir su mobiliser les professionnels de santé. Il paraît cependant important de voir dans quel cadre exact ces coopérations s'exercent et les résultats que l'on peut en espérer.
1. L'exercice collectif et les coopérations
La loi HPST a créé la notion de « coopération » entre professionnels de santé, définie comme « une démarche ayant pour objet d'opérer entre eux des transferts d'activités ou d'actes de soins ou de réorganiser leurs modes d'intervention auprès du patient ».
• La coopération se distingue donc du simple exercice collectif aujourd'hui devenu majoritaire chez les médecins. Celui-ci est ancien et quotidien dans le travail des équipes soignantes, que ce soit à l'hôpital, au sein des centres de santé ou, de plus en plus, des maisons de santé pluridisciplinaires.
L'étude conduite par l'institut de recherche et documentation en économie de la santé (Irdes) sur l'impact du regroupement pluriprofessionnel sur l'offre de soins permet de catégoriser les différentes formes d'exercice collectif ou de regroupement, les termes étant équivalents.
« Le terme de regroupement, qui se définit par l'exercice dans un même lieu d'au moins deux professionnels de santé, recouvre des formes variées : monodisciplinaires (médecins d'une même discipline), pluridisciplinaires (médecins de disciplines différentes) et enfin pluriprofessionnelles, qui associent des médecins avec d'autres professionnels de santé, médicaux (...), paramédicaux (...), voire d'autres professions comme les secrétaires médicales.
Dans cette forme (...) l'exercice peut être libéral, notamment sous la dénomination de maison ou pôle de santé pluriprofessionnels.
L'exercice sera majoritairement salarié dans le cadre des centres de santé qui sont des structures de soins ambulatoires régies par l'Assurance maladie. »
• Le regroupement pluriprofessionnel n'entraîne pas nécessairement la coopération entre professionnels, mais peut se limiter à la simple coordination dans le cadre du projet médical commun. A l'inverse, la coopération au travers de protocoles n'implique pas nécessairement l'exercice regroupé ou collectif. Vos rapporteurs ont ainsi pu, lors de leur déplacement à Lille, prendre connaissance d'un protocole de soins de suite en cancérologie reposant sur les infirmières libérales.
Avant même la mise en place d'un dispositif spécifique par l'article 51 de la loi HPST, il existait déjà , sur une base interpersonnelle, une possibilité étendue de délégation d'acte entre le médecin et l'infirmier ou l'infirmière. L'article R. 4311-7 du code de la santé publique, issu du décret n°2002-194 du 11 février 2002 relatif aux actes professionnels et à l'exercice de la profession d'infirmier dispose que : « L'infirmier ou l'infirmière est habilité à pratiquer les actes suivants soit en application d'une prescription médicale qui, sauf urgence, est écrite, qualitative et quantitative, datée et signée, soit en application d'un protocole écrit, qualitatif et quantitatif, préalablement établi, daté et signé par un médecin ». Si les actes pour lesquels la délégation est possible sont limitativement énumérés, leur nombre, quarante-deux, couvre l'essentiel des activités médicales.
Force est cependant de constater que ces délégations sont restées peu nombreuses et que c'est l'exercice collectif qui demeure par nature le cadre privilégié pour le développement des coopérations, que ce soit, ainsi que l'atteste l'expérience de terrain, de longue date en milieu hospitalier, ou dans le cadre des coopérations en médecine de ville au sein des centres et des maisons de santé. L'expérimentation, depuis 2010, des nouveaux modes de rémunération de l'exercice collectif pluriprofessionnel entend développer cette pratique au travers de la mise en place d'un forfait de coopération entre professionnels de santé (dit module 3) qui repose sur le transfert d'actes et d'activités médicales à des infirmières.
• Vos rapporteurs ont été
très tôt sensibilisés à l'
importance des
questions de sémantique
, singulièrement à la
différence entre délégation
et
transfert d'acte
. La définition la plus claire paraît
être celle proposée par le Pr Yvon Berland, selon lequel il n'y a
transfert d'acte que lorsque celui-ci figure dans le décret de
compétence d'une profession paramédicale et que les
professionnels qui en relèvent disposent de l'autonomie
décisionnelle pour pratiquer l'acte. Le terme de
délégation suppose pour sa part que l'acte n'appartient pas au
domaine propre du professionnel de santé paramédical qui
l'effectue, mais relève de la responsabilité d'un autre
professionnel. La Cour de cassation, dans plusieurs arrêts concordants
dont un arrêt du 26 juin 2001, a rappelé avec force que la
délégation entraîne nécessairement pour celui qui
délègue un devoir de surveillance, de contrôle et au besoin
d'assistance du délégué. L'absence de contrôle peut
ainsi être constitutive d'une faute caractérisée entrainant
une responsabilité pénale du fait de l'exposition du patient
à un risque d'une particulière gravité que le
professionnel ayant donné délégation ne pouvait
ignorer.
Face aux débats que suscite le choix des termes, vos rapporteurs ont pour leur part choisi d'utiliser le terme de coopération entre professionnels qui, utilisé depuis la loi HPST, a le mérite de ne pas préjuger du cadre réglementaire mais de viser uniquement les modalités d'organisation en vue de l'objectif de santé commun à l'ensemble des professionnels.
2. L'intérêt des coopérations entre professionnels de santé pour la prise en charge des patients
Depuis la publication de la loi HPST plus de quarante protocoles ont été examinés ou sont en cours d'examen par la HAS. Plus de vingt ont été autorisés par les ARS parfois dans plusieurs départements. Il y a donc une dynamique des coopérations qui permet d'entrevoir ce qu'il est possible d'en attendre. Contrairement à une idée généralement admise, les protocoles de coopérations entre professionnels de santé n'ont pas d'abord pour objectif de remédier aux difficultés posées par la démographie médicale . Si une nouvelle répartition des compétences entre médecins et autres professionnels médicaux ou paramédicaux peut effectivement dégager des heures médicales, celles-ci ne sauraient véritablement compenser l'absence de professionnels dans les zones sous-dotées. Par ailleurs il sera erroné de réduire la question des coopérations à un débat entre médecins et autres professionnels de santé. La question de la répartition des actes se pose pour l'ensemble des professions de santé, quel que soit le niveau de formation initial requis.
L'analyse selon laquelle les coopérations permettraient aux professionnels de santé de se concentrer sur les tâches pour lesquelles leur qualifications sont les plus nécessaires en confiant à d'autres les tâches répétitives ne recouvre qu' une part de la réalité . Il ne peut s'agir d'un simple transfert d'un bloc d'activités chronophages. Celles-ci, qui concernent généralement des examens répétitifs ou un suivi, sont essentielles pour la prise en charge du patient et en lien étroit avec la détermination du diagnostic et la mise en place d'un traitement. Ainsi toute coopération suppose la mise en place de nouvelles procédures d'échange d'information et de prise de décision au sein de l'équipe. Par ailleurs, confier de nouvelles tâches à un professionnel de santé n'a de sens en termes de qualité des soins que si l'acte pourra être effectué dans de meilleures conditions, notamment de manière plus approfondie qu'il ne l'était auparavant. De plus, les coopérations dont vos rapporteurs ont pu prendre connaissance se limitent rarement à un simple changement des professionnels exerçant un acte, mais apportent des innovations en matière de prise en charge impliquant la création de nouveaux actes ou de nouvelles formes de prise en charge. Vos rapporteurs estiment donc que les coopérations ne sont en aucun cas simplement un moyen d'obtenir une meilleure allocation du temps médical, même si cela peut-être un de leurs objectifs.
L'apport principal des coopérations entre professionnels est double . Elles tendent à améliorer la qualité des soins dispensés en offrant une prise en charge plus adaptée aux besoins. Elles offrent à tous les professionnels de santé une perspective d'évolution de leur rôle en matière de soins, un enrichissement des tâches, susceptible de renforcer leur motivation et leurs perspectives de carrières. C'est donc d'abord une meilleure adaptation aux besoins des malades et une prise en compte des aspirations légitimes des professionnels qui souhaitent faire évoluer leur activité de soins qu'offrent les coopérations. Les perspectives ouvertes dépendent cependant de la capacité des administrations sanitaires à accompagner les projets, à les évaluer une fois mis en oeuvre, et surtout à généraliser les meilleures pratiques tant au niveau de la formation que dans l'exercice des équipes de terrain. Il convient donc de déterminer si ces conditions sont aujourd'hui réunies et, si tel n'est pas le cas, de proposer les adaptations nécessaires aux dispositifs existants.
B. UNE GRANDE DIFFICULTÉ DE MISE EN oeUVRE
L'article 51 de la loi HPST a été élaboré dans un contexte de développement de l'exercice collectif des soins dits de premier recours. Il a donc pris en compte les besoins des professionnels ayant choisi ce type d'exercice, et plus particulièrement les évolutions nécessaires pour permettre le développement des maisons de santé pluriprofessionnelles. La conception de protocoles tendant à faire évoluer les rôles et les compétences peut effectivement apparaître comme une démarche analogue et un prolongement naturel du projet de santé élaboré par les professionnels comme base de leur exercice collectif.
De fait, le dispositif ASALEE , qui confie aux infirmières travaillant avec les médecins généralistes le suivi de certains malades atteints de pathologies chroniques, a pu être autorisé et mis en place rapidement en tant que protocole à partir de mars 2012 et est désormais autorisé dans onze régions. Diverses expérimentations avaient déjà été conduites, permettant une évaluation précise et rapide par la Haute Autorité de santé.
En dehors de ce cas, vos rapporteurs regrettent qu'il soit encore trop tôt pour pouvoir mesurer l'impact des protocoles de coopération sur l'évolution des formes de prise en charge des patients . Ceci empêche d'appréhender concrètement la question de la diffusion des meilleures pratiques et de « l'après » des protocoles. Cette situation conduit à s'intéresser aux limites actuelles que rencontre la mise en oeuvre des coopérations entre professionnels de santé.
1. Difficultés liées au dispositif juridique
Le dispositif juridique de l'article 51, qui figure désormais aux articles L. 4011-1, L. 4011-2 et L. 4011-3 du code de la santé publique, tend à permettre l'amélioration de la prise en charge des patients en conciliant l'innovation en matière d'organisation de la prise en charge et la qualité de celle-ci. Cette nécessité entraine une multiplication d'étapes et l'individualisation des protocoles.
a) Des étapes multiples
Les étapes nécessaires à la mise en oeuvre d'un protocole de coopération sont prévues aux articles L. 4011-2 et L. 4011-3 du code de la santé publique. L'initiative du protocole revient aux professionnels de santé qui doivent préciser l'objet et la nature de la coopération, dont les disciplines ou les pathologies concernées ainsi que le lieu et le champ d'intervention des professionnels de santé concernés.
La logique des protocoles étant de répondre à un besoin de santé précis tel qu'il se présente sur un territoire donné, c'est aux agences régionales de santé qu'incombe leur contrôle. L'agence vérifie que les protocoles répondent à un besoin de santé constaté au niveau régional puis les soumet à la Haute Autorité de santé.
La Haute Autorité de santé est pour sa part chargée du contrôle scientifique des protocoles, aucun ne pouvant être mis en place sans son autorisation.
Les agences régionales de santé doivent, en application de l'article L.4011-3, également enregistrer et contrôler l'adhésion individuelle des professionnels de santé souhaitant mettre en oeuvre les protocoles.
En pratique, une part importante du travail d'élaboration des protocoles réside dans l'élaboration de dossiers susceptibles d'être acceptés par la Haute Autorité de santé . Dans les structures hospitalières importantes comme l'Assistance Publique - Hôpitaux de Paris, un appui technique et administratif aux équipes de professionnels porteuses d'un projet de protocole est mis en place. Là où un tel appui n'a pu être organisé , et pour l'ensemble des professionnels exerçant en ville, c'est aux services de l'ARS que revient en pratique la charge d'accompagner les professionnels à chaque étape , depuis la soumission du dossier à la HAS jusqu'à la recherche de financement pour la mise en oeuvre des protocoles autorisés. Le succès des protocoles de coopération, spécialement pour les projets portés par les professionnels libéraux, repose donc en pratique largement sur les moyens mis en oeuvre par les agences régionales de santé. Lors de leur déplacement à l'ARS Nord-Pas-de-Calais, vos rapporteurs ont pu mesurer l'importance cruciale du travail mené par les personnels des ARS avec les professionnels, leur niveau d'implication et leur motivation, alors même que le temps imparti pour cette mission non prévue par les textes est nécessairement limité (20 % d'ETP en l'occurrence).
Le travail d'accompagnement des administrations hospitalières et des ARS vient souvent compléter un travail de prospective et d'encouragement au dépôt de projets. Incontestablement, dans les services hospitaliers, la mise en place de protocoles de coopération est parfois un moyen de trouver un cadre juridique pertinent pour des pratiques élaborées par certaines équipes hors des textes. Surtout, l'innovation en matière de prise en charge est une part intégrante de la pratique clinique et de la recherche hospitalo-universitaire. Parallèlement, les ARS qui accompagnement les professionnels de ville sur leur territoire mènent dans le cadre des schémas régionaux d'organisation des soins une politique de développement des formes de prise en charge qui repose aussi sur l'encouragement apporté à l'innovation. L'intérêt apporté par l'administration hospitalière et sanitaire aux protocoles découle donc du souci permanent d'améliorer la qualité de prise en charge des patients.
b) Des protocoles fragiles car liés aux personnes
Les protocoles de coopération étant des dispositifs dérogatoires soumis à évaluation, l'adhésion des professionnels de santé s'effectue sur une base individuelle . En effet, la mise en oeuvre d'un protocole de coopération, en ce qu'il rompt avec les pratiques habituelles, nécessite une implication personnelle importante et durable, ne serait-ce que pour faire l'apprentissage des nouvelles méthodes en dehors du cadre de formation classique. Ceci d'autant plus que la mise en place de formes d'organisation innovantes repose généralement sur une adaptation progressive du travail d'une équipe et du rôle de chaque professionnel en son sein. Il ne saurait par ailleurs être question de contraindre un professionnel de santé à participer à un protocole dérogatoire. S'agissant des professionnels libéraux qui ne travaillent pas habituellement en équipe, l'adhésion ne peut être qu'individuelle. Enfin, la possibilité de procéder à des actes non prévus par les textes repose aussi sur leur couverture assurantielle. Si les sociétés d'assurance ont jusqu'aujourd'hui accepté d'étendre leur garantie aux protocoles, la garantie de la responsabilité civile du professionnel de santé est facilitée par l'autorisation personnelle de participation délivrée par l'ARS selon des critères définis par le protocole et validés par la HAS.
Le choix d'une adhésion personnelle aux protocoles pose cependant de nombreuses difficultés. Au premier rang d'entre elles figurent l'incompressible lourdeur des démarches d'adhésion, qui varient de région à région impliquent un délai d'examen par l'ARS, et la fragilité des protocoles, dont la pérennité peut dépendre de la permanence de la participation de ceux qui ont adhéré au départ. Au-delà de la mise en place d'un protocole et si celui-ci a fait l'objet d'une évaluation démontrant son intérêt, il paraît logique que la notion de travail de l'équipe soignante prime sur celle de l'adhésion individuelle et que l'on puisse considérer que tout membre de l'équipe a vocation à participer d'emblée à la mise en oeuvre du protocole.
2. Difficultés liées au niveau d'exigence
Les protocoles de coopération se distinguent en deux catégories. La première entend répartir de façon nouvelle entre les professionnels de santé des formes de prises en charge existantes . La seconde entend permettre, au travers d' une nouvelle organisation et d' un enrichissement des compétences , la mise en oeuvre de nouvelles prises en charge ou l'enrichissement de formes antérieures. Dans le premier cas, la qualité et la sécurité des soins dépendent essentiellement de la formation des professionnels appelés à exercer les actes. Dans le second, en plus d'une formation adéquate, c'est l'acte où la forme de prise en charge elle-même qui doit être défini avec précision puis évalué.
a) Le contrôle en amont par la HAS
Le contrôle exercé par la Haute Autorité de santé sur les protocoles est double : il porte sur les actes et sur la formation prévue pour les professionnels. Incontestablement, cet examen est l'étape la plus lourde dans l'élaboration des protocoles. Sa longueur a deux raisons. D'une part, parce que l'examen mené par la HAS est un examen de type scientifique, il impose à chaque fois une expertise qui repose sur l'analyse de la littérature scientifique par des experts, processus dont la durée est incompressible. D'autre part il faut pour la HAS trouver les experts les plus qualifiés pour juger de la pertinence d'un protocole soumis. Lors de leurs auditions, vos rapporteurs ont pu constater que le niveau d'exigence scientifique de la HAS et ses procédures ne sont pas toujours compris et acceptés par les professionnels qui les jugent décalés par rapport à leur pratique quotidienne. Il y a effectivement, par nature, un décalage entre des protocoles qui sont d'abord conçus à partir de réalités de terrain et de considérations cliniques, et cet examen scientifique. Néanmoins, celui-ci est nécessaire dans la mesure où le protocole doit non seulement se faire dans des conditions qui garantissent la sécurité des patients, mais également de manière à apporter une innovation qui a vocation à être généralisable.
Actuellement, la HAS dispose du pouvoir à généraliser des protocoles à l'ensemble du territoire. Cette capacité amène la Haute Autorité à exercer une vigilance particulière sur le niveau de formation exigé des professionnels de santé, car la transposition des protocoles à un nouveau cadre n'est pas aisée. La HAS demande par ailleurs que lui soient proposés des critères de qualité pour définir les éléments qui permettront l'évaluation des protocoles, critères dont elle contrôle la pertinence. Avec raison la HAS est réticente à généraliser un protocole avant qu'il ait été évalué, quand bien même il existerait en fait depuis longtemps.
Vos rapporteurs s'interrogent sur la nécessité de faire examiner chaque protocole par la HAS. Il serait en effet plus conforme à ses missions de lui confier plutôt la rédaction de cahiers des charges relatifs au contenu des protocoles. Leur examen pourrait dès lors relever des ARS, celles-ci sollicitant si nécessaire les compétences des facultés de médecine pour l'examen scientifique de la pertinence des actes et des formations envisagés .
b) Les craintes persistantes liées aux protocoles
Vos rapporteurs ont noté les inquiétudes des associations de patients, pour qui des coopérations isolées ne sont pas de nature à garantir la sécurité des soins. L'information du patient sur le fait que sa prise en charge relève d'une coopération dérogatoire ne lui permet en effet pas de choisir celle qu'il estimerait la mieux adaptée à sa situation, dans la mesure où elle ne lui laisse en pratique que le choix de s'adresser à une autre équipe.
Surtout, les associations soutiennent que l'intérêt des coopérations est limité, car elles constituent une approche trop partielle : elles privilégient l'évolution de la formation des professions de santé, voire l'émergence de nouvelles professions, avec des compétences nouvelles et clairement définies.
Plus précisément, plusieurs instances soulèvent des questions concernant la sécurité des protocoles. La présidente de l'Institut national du cancer (INCa), qui a réaffirmé que l'objectif premier en matière de prise en charge des cancers est de permettre à tous les malades l'accès aux soins de plus haut niveau, s'est également inquiétée des méthodes d'évaluation employées par la HAS et des risques que pose en elle-même toute pratique dérogatoire. Notamment, la question se pose de savoir si ce sont bien les experts les plus compétents qui sont à chaque fois sollicités pour examiner les protocoles, alors que l'évolution rapide des traitements de plus en plus individualisés rend la cancérologie encore plus complexe et pousse à une spécialisation accrue : il est dès lors difficile de mesurer les risques que l'on prend à moins d'être un expert du sujet.
Les interrogations concernant les critères de l'évaluation, et surtout de la capacité à disposer d'experts compétents pour leur définition et leur évaluation, constituent un prolongement naturel de celles portant sur l'examen préalable.
C. UN DISPOSITIF NÉCESSAIRE
Une part non négligeable des projets de protocoles qui sont examinés par les administrations hospitalières ou par les ARS ne sont en fait pas dérogatoires par rapport aux textes existants, et ne nécessitent donc pas réellement la mise en place d'un protocole. Cela signifie que les professionnels de santé n'utilisent pas à l'heure actuelle toutes les capacités offertes par le droit par manque de connaissance . Il y a donc un travail à mener pour favoriser le travail en équipe et la répartition optimale des tâches dans le cadre du droit existant.
L'apparition des coopérations dans l'article 51 de la loi HPST apparaît en fait comme une nouvelle étape dans un processus long d'évolution des rôles des différentes professions de santé.
1. Une étape importante pour l'évolution des esprits
La question de l'évolution des rôles des professions de santé a longtemps buté sur des questions de sémantique et de susceptibilité, ou sur une vision qui tendait à distinguer les professions au lieu de les rapprocher dans l'objectif commun de prise en charge du malade. Cela amène à une analyse des projets d'évolution en termes de dessaisissement ou de concurrence entre professions de santé, la question des actes accomplis devenant inutilement centrée sur des questions de pouvoir ou financières. Les coopérations permettent de rompre avec cette logique et de contribuer à une évolution des mentalités qu'il convient néanmoins de mener en lien étroit avec les professionnels de santé.
a) Une volonté ancienne de faire évoluer les compétences des professions de santé
Le cadre juridique qui définit les professions de santé est ancien, mais la volonté de faire évoluer leurs compétences l'est également. Les professions paramédicales sont ainsi apparues progressivement, avec la professionnalisation des soins infirmiers puis l'émergence d'autres professions paramédicales. Cela s'est traduit aussi par la volonté de prendre en compte les spécificités du travail en équipe et l'évolution des rapports qui pouvaient en découler.
Significatif à cet égard est le diagnostic porté en 1989 par Jacques Fournier, Nicole Questiaux et Jean-Marie Delarue dans le Traité du social , selon lequel « l'équipe traditionnelle, fondée sur la hiérarchie du médecin et de « ses » auxiliaires [est une] fiction préservée à grand peine [qui] ne rend plus compte des désirs des jeunes générations de professionnels ».
Le Pr Y. Berland a consacré une part importante de son activité d'expert auprès des autorités publiques à déterminer la nécessité et les conditions de mise en oeuvre du statut et des missions des professions de santé. Il l'a fait au sein de l'observatoire national de la démographie des professions de santé et au travers de plusieurs rapports. Le premier, en octobre 2003, Coopération des professions de santé : le transfert de tâches et de compétences dressait le constat d'un retard de la France en matière de transferts alors même qu'il existait une réelle volonté de certains acteurs médicaux et paramédicaux de l'organiser. A la suite du rapport Berland sur les transferts de tâches et de compétences, le ministre de la santé Jean François Mattéi a lancé en 2004 des expérimentations sur le sujet par la mise en place d'un dispositif juridique spécifique. En juin 2006 était publiée la synthèse des résultats dans un rapport développant cinq expérimentations de coopération et de délégation de tâches entre professions de santé. Enfin, en février 2011, un nouveau rapport relatif aux métiers en santé de niveau intermédiaire intitulé Professionnels d'aujourd'hui et nouveaux métiers : des pistes pour avancer était présenté à la ministre.
L'article 51 de la loi HPST apparaît comme un moyen de mettre en application les idées développées dans les différents rapports qui se succèdent depuis dix ans et dont la mise en oeuvre était restée trop limitée.
b) La nécessité d'une approche graduelle
Le principe de la coopération semble de nos jours largement accepté par les professionnels de santé même si des divergences d'interprétation demeurent. Vos rapporteurs ont pu le mesurer lors de l'audition tant des représentants ordinaux que des représentants syndicaux, libéraux et hospitaliers, des différents professions. Cette attitude apparaît comme une rupture avec les réticences antérieures. On peut l'attribuer à plusieurs facteurs : le renouvellement des générations, l'essor de l'exercice collectif, mais aussi la restructuration en cours de l'offre de santé sur le territoire, situation plus favorable aux innovations, ainsi que l'a souligné Yann Bourgueuil, directeur de l'Institut de recherche et documentation en économie de la santé (Irdes).
Il convient néanmoins de répondre aux aspirations des professionnels pour une meilleure qualité des soins offerts plutôt qu'imposer une réforme source d'incompréhensions. Vos rapporteurs ont ainsi pu noter la permanence de l'opposition entre les tenants d'une définition des actions des professions paramédicales sous forme de missions et ceux qui restent attachés à la définition sous forme d'actes. Toute solution qui ne prendrait pas en compte les analyses légitimes conduisant à ces points de vue opposés est vouée à l'échec.
2. Pour répondre à la mobilisation des acteurs, des améliorations sont envisageables
Des auditions conduites par vos rapporteurs, il découle que plusieurs dizaines de projets de protocoles sont en cours d'élaboration ou d'examen à l'heure actuelle . Ceci montre l'intérêt porté par les professionnels pour l'innovation en matière de prise en charge. Afin de ne pas briser le mouvement amorcé par la loi HPST, il convient de simplifier et de clarifier les dispositifs et de mettre en place un système de financement simple.
a) Simplifier et clarifier
Le dispositif des articles L. 4011-1 à L. 4011-3 s'avère comporter plusieurs difficultés rédactionnelles qui entravent sa mise en oeuvre. Ainsi aucune dérogation n'est prévue permettant aux protocoles de coopération d'intégrer une dimension de télémédecine. Une nouvelle rédaction des articles paraît donc nécessaire pour remédier à ces imperfections.
Surtout, le rôle de la HAS et des ARS doit être revu et simplifié afin de permettre, tout en garantissant l'examen de la qualité des protocoles, d'alléger des procédures aujourd'hui trop lourdes. Ainsi qu'ils l'ont indiqué, vos rapporteurs estiment qu'un système de rédaction de cahiers des charges par la HAS pourrait être une solution adaptée aux besoins de garantie de qualité et de rapidité d'examen de protocoles.
b) Financer
La loi de financement de la sécurité sociale pour 2014 a intégré au code de la santé publique trois nouveaux articles dédiés au financement de protocoles de recherche, articles L.4011-2-2 à L. 4011-2-3, créant un collège des financeurs chargé de l'examen préalable des protocoles afin de permettre, si nécessaire, une tarification dérogatoire des actes pratiqués .
La question du financement est effectivement une source de blocage pour la mise en oeuvre de nombreux protocoles et il convient de saluer l'initiative du Gouvernement de traiter cette question. Les professionnels de santé du secteur public ou salariés en ville peuvent, à la rigueur, même si cela est très insatisfaisant, accepter en raison de l'intérêt qu'ils portent au protocole de s'engager sans valorisation spécifique de leur nouvelle activité. Mais pour les professionnels exerçant une activité libérale, il n'y a guère que deux possibilité en l'absence de financement adapté, utiliser de manière inadéquate une tarification déjà existante ou abandonner le projet . Aucune de ces solutions n'est satisfaisante et le Gouvernement, en créant un collège des financeurs associant l'assurance maladie et les autres acteurs du financement, permet de surmonter cette difficulté.
En effet, la charge de trouver un financement repose aujourd'hui en pratique sur les ARS qui accompagnent, avec beaucoup d'efficacité mais des moyens réduits, les porteurs de protocoles de coopération. L'essentiel de la recherche de financement passe par des négociations avec l'assurance maladie. Elle porte sur la mise en place d'une rémunération pour les actes confiés, dans le cadre du protocole, à d'autres professionnels de santé que ceux qui en seraient chargés en application des textes. Plutôt que cette négociation se fasse de manière entièrement décentralisée et à l'initiative des ARS, le collège de financeurs sera une instance permanente de dialogue constructif.
Néanmoins, ajouter au système déjà complexe de validation des protocoles prévu par la loi HPST une étape supplémentaire risquerait de décourager les professionnels dont le premier objectif est le soin et qui ne parviennent à se mettre en adéquation avec les obligations administratives nécessaires que grâce à l'appui des ARS.
Pour éviter que le collège des financeurs ne devienne un nouveau verrou bloquant les initiatives de terrain, vos rapporteurs ont proposé de faire du collège une force de proposition , créant des modèles médico-économiques, et non pas simplement économiques, que les professionnels pourront reprendre dans l'élaboration de leurs projets. Ceci d'autant que les modes de financement peuvent introduire des biais par rapport aux projets de soins élaborés par les professionnels. Dans la région Nord-Pas-de-Calais, vos rapporteurs ont par exemple pu s'entretenir avec le représentant d'une maison de santé pour laquelle la mise en place du protocole ASALEE, en raison des financements qui lui sont associés, impliquait l'abandon de certains des projets élaborés par les professionnels.
Déposé sous forme d'amendements au projet de loi de financement la proposition de vos rapporteurs concernant le rôle du collège des financeurs n'a cependant pas pu être discutée par les assemblées. Vos rapporteurs estiment cependant que la solution qu'ils proposaient doit être étudiée.
II. LE MOTEUR DE LA REFONDATION D'UNE OFFRE DE SOINS DE QUALITÉ SUR L'ENSEMBLE DU TERRITOIRE
Les enseignements tirés de la mise en oeuvre de l'article 51 de la loi HPST permettent de poser les termes d'un débat sur la répartition des compétences entre les différentes professions de santé . Les expériences réussies de coopérations menées depuis une dizaine d'années montrent en effet qu'une évolution structurelle des métiers de la santé est aujourd'hui souhaitable, dans le sens d'une meilleure efficacité pour les patients et d'une plus grande satisfaction pour les professionnels de santé.
La nécessité de recourir à de telles expérimentations révèle en effet en creux les imperfections de la répartition actuelle des compétences entre les différentes professions de santé. Structurée sous la forme d'une hiérarchie cloisonnée et rigide, celle-ci souffre d' une faible continuité entre les compétences et les niveaux de responsabilité reconnus aux médecins d'une part, et aux autres professions de santé d'autre part. Cette situation est fortement dommageable à l'attractivité des métiers de santé : tandis que les jeunes générations de médecins aspirent à organiser différemment le « temps médical », les autres professions médicales et paramédicales réclament davantage de reconnaissance, d'autonomie et de possibilités d'évolution de carrière. Par ailleurs, face aux défis que rencontrera le système de soins dans les prochaines années, elle n'est pas favorable à la meilleure efficience et à la plus grande qualité des soins dispensés aux patients.
Partant de ce constat, et à l'issue de l'audition de nombreux représentants de professions médicales et paramédicales, vos rapporteurs ont identifié plusieurs séries de propositions qui, à court ou moyen terme , pourraient permettre de valoriser l'ensemble des professions de santé tout en améliorant la qualité des soins , pour une satisfaction globalement supérieure de l'ensemble des parties prenantes au système de santé. Ils souhaitent ainsi approfondir la réflexion engagée depuis plusieurs années - et prolongée dans le cadre de la stratégie nationale de santé présentée le 23 septembre dernier par Marisol Touraine, ministre des affaires sociales et de la santé - sur l'organisation de la pratique des professionnels de santé, indépendamment de la question de la démographie médicale. Plusieurs réaménagements du cadre juridique et réglementaire actuel peuvent être envisagés afin de réaliser une telle ambition, qui se heurte aujourd'hui à des freins importants, liés notamment à l'encadrement juridique de l'exercice des professions de santé, à leur mode de rémunération ainsi qu'aux modalités de leur formation.
A. VALORISER LES DIFFÉRENTES PROFESSIONS DE SANTÉ EN RÉPONDANT AUX ASPIRATIONS DES JEUNES PROFESSIONNELS
1. Libérer le temps médical disponible par une meilleure répartition des compétences
Si l'on ne dispose pas à l'heure actuelle de données spécifiques en la matière, vos rapporteurs ont observé que deux grandes tendances semblaient se dégager quant à l'organisation de l'activité des jeunes professionnels de santé.
- Au moins durant leurs premières années d'activité, ceux-ci semblent préférer l'exercice au sein de structures collectives (maison de santé, cabinet collectif...) à l'installation en cabinet libéral individuel. Cette tendance au regroupement des professionnels de santé peut être observée pour l'ensemble des métiers de la santé, des auxiliaires médicaux aux professions médicales. Elle facilite la continuité de la prise en charge des patients tout en permettant un aménagement du temps de travail des professionnels ;
- Le temps médical , qui correspond à la durée hebdomadaire consacrée par les médecins à leurs activités de soins, semble par ailleurs en diminution , principalement dans le secteur libéral. Cette évolution est sans doute pour partie imputable à l'importance croissante des tâches administratives dont doivent s'acquitter les professionnels. Surtout, elle correspond aux nouvelles aspirations des jeunes générations de médecins - hommes comme femmes -, qui souhaitent mieux partager leur temps entre leur activité professionnelle et leur vie personnelle.
Dans ce contexte, une meilleure répartition des compétences entre les médecins et les autres professionnels de santé permettrait un important gain de temps médical , qui pourrait ainsi être recentré sur les situations pathologiques nécessitant l'intervention des médecins. Par exemple, la revaccination grippale a été confiée aux infirmiers (art. R. 4311-5-1 du code de la santé publique), tandis que la primovaccination et donc l'indication vaccinale demeure de la compétence des médecins. La pratique de ces derniers pourrait ainsi être mieux orientée vers les actes sur lesquels leur compétence apporte une véritable plus-value .
Cette évolution permettrait dans le même temps d'enrichir la pratique des autres professions médicales et paramédicales , qui souhaitent aujourd'hui se voir reconnaître des compétences plus étendues que celles qui leur sont actuellement conférées. L'ensemble des professions médicales et paramédicales pourrait ainsi faire l'objet d'une requalification par le haut , ce qui permettrait d'améliorer l'attractivité des métiers de la santé.
En particulier, le vieillissement de la population et l'augmentation des cohortes de patients atteints de certaines pathologies chroniques (diabète, maladies cardio-vasculaires...) conduisent à une progression de la fonction de suivi et de surveillance et à une augmentation du nombre de certains actes techniques simples qui, dans le cadre juridique actuel, ne peuvent être assurés que par un médecin. Certaines de ces missions pourraient cependant tout à fait être prises en charge par d'autres professionnels de santé dans des conditions satisfaisantes, dans certains secteurs propices tels que la médecine du travail, l'ophtalmologie, le suivi des maladies chroniques, l'imagerie médicale, et, plus généralement, les tâches liées à la surveillance, au conseil et à la prévention. Il ne s'agit donc pas seulement de réorganiser la réalisation d'actes très techniques et facilement standardisables, mais également d'adapter les modalités du suivi des malades à chaque situation particulière. Une telle évolution permettrait à la fois de réserver la compétence des médecins aux situations qui exigent une prise en charge médicale et de valoriser la pratique des autres professions de santé .
En outre, la tendance au regroupement professionnel favorise l'instauration de relations de coopérations pérennes . Lors d'un déplacement à l'agence régionale de santé (ARS) du Nord-Pas-de-Calais, un exemple éclairant d'un tel fonctionnement a été présenté à vos rapporteurs avec une maison de santé pluridisciplinaire (MSP) mettant en oeuvre le protocole de coopération « action de santé libérale en équipe » (ASALEE). Celle-ci rassemble trois médecins généralistes, un psychiatre, deux infirmières, un pédicure-podologue, une orthophoniste et un diététicien, qui peuvent s'appuyer sur un système d'information partagé. Ce fonctionnement est enrichi de relations de coopérations avec des professionnels extérieurs, notamment hospitaliers, avec lesquels des réunions de suivi sont régulièrement organisées.
2. Offrir des évolutions de carrière dans le soin
En raison du cloisonnement et de la limitation des compétences reconnues aux professions paramédicales ainsi qu'aux sages-femmes, les carrières de ces professionnels présentent le plus souvent un profil linéaire, qui ne peut évoluer que dans la prise en charge de tâches managériales ou administratives, ou encore dans l'enseignement . Auditionnés par vos rapporteurs, les représentants des différents syndicats infirmiers ont unanimement regretté qu'aucune évolution de leurs parcours professionnels ne soit possible dans des tâches dédiées au soin, qui constituent pourtant le coeur de leur métier et le contenu de leur formation initiale. Il s'ensuit en outre une perte importante et termes de ressources humaines , dans la mesure où l'expérience acquise par les professionnels en milieu de carrière n'est pas mise au service de la qualité de l'offre de soins.
La valorisation des professions paramédicales et, parmi les professions médicales, de celle de sage-femme, doit également passer par une plus grande fluidité des parcours professionnels et leur recentrage sur la fonction de soin . A cet égard, une réflexion sur les modalités de la formation continue et sur la possibilité d'évoluer en cours de carrière vers une élévation de compétence apparaît indispensable.
3. Clarifier le statut du praticien hospitalier
Ainsi que l'a montré récemment le rapport remis par le député Olivier Véran à la ministre de la Santé sur l'intérim hospitalier 1 ( * ) , les difficultés de recrutement des praticiens hospitaliers et la perte de plusieurs professionnels parmi les plus expérimentés qui choisissent l'exercice libéral intérimaire à l'hôpital doit conduire à une réflexion sur le statut et le déroulement des carrière des praticiens hospitaliers .
L'hôpital public continue à s'appuyer sur des personnels tels que les médecins titulaires d'un diplôme extra-européen sans leur offrir plus qu'un statut précaire et peu de possibilités de carrière . Il est parallèlement contraint, faute de praticiens, de recourir à des professionnels libéraux aux exigences financières parfois excessives.
Améliorer les conditions de recrutement et de déroulement de carrière des praticiens hospitaliers paraît d'autant plus nécessaire que l'organisation des équipes hospitalières est garante d'une grande efficacité de prise en charge des patients . Elle pourrait utilement être transposée à certaines formes d'exercice en ville.
B. AMÉLIORER LA QUALITÉ DES SOINS OFFERTS AUX PATIENTS
Du développement des affections chroniques, notamment les cancers et les maladies cardio-vasculaires, et de la progression des pathologies liées au vieillissement résulte une évolution notable des besoins des malades vers une prise en charge plus globale et de plus grande proximité . Ceux-ci se trouvent en effet confrontés à un parcours de soins de plus en plus complexe dans le cadre d'une spécialisation grandissante de la prise en charge. Les consultations répétées de médecins spécialistes pour des actes rapides et de simple routine, dans des centres hospitaliers souvent éloignés de leur domicile, tendent à désorganiser le quotidien des malades, qui se trouvent en outre désorientés par la multiplication de leurs interlocuteurs.
Des inégalités persistantes dans l'accès aux soins de premiers recours sont par ailleurs toujours constatées sur le terrain. La situation est particulièrement inquiétante pour certaines spécialités et dans certaines régions : dans le Nord-Pas-de-Calais, où vos rapporteurs ont effectué un déplacement, un délai pouvant aller jusqu'à 18 mois est nécessaire pour obtenir une consultation en ophtalmologie.
Une réorganisation de l'offre de soins, notamment en confiant davantage de compétences aux professionnels de proximité que constituent les infirmiers ou encore, dans le cadre de la filière visuelle, les orthoptistes, pourrait permettre de répondre efficacement à ces attentes.
Plusieurs protocoles de coopérations tendant à confier aux personnels infirmiers la réalisation d'examens de surveillance, la prescription d'examens de bilan ou encore l'adaptation de posologies médicamenteuses ont été bien accueillis par les malades en même temps qu'ils ont prouvé leur efficacité . Lancée en 2004 dans le département des Deux-Sèvres, l'expérimentation ASALEE, qui associe des médecins généralistes et des infirmières, permet de confier aux secondes la gestion informatique de certaines données du patient, la réalisation de consultations d'éducation thérapeutique pour le diabète et l'hypertension artérielle, le dépistage des troubles cognitifs après 75 ans et des facteurs de risques cardiovasculaires, ou encore l'assistance des médecins dans les campagnes de dépistage collectif. En 2008, une évaluation médico-économique de ce dispositif menée par l'IRDES 2 ( * ) a permis de constater, en première analyse, que les patients atteints de diabète de type 2 inclus dans le dispositif « voient leur équilibre glycémique s'améliorer davantage que dans le groupe témoin. Ils réalisent également plus systématiquement les examens de suivi et cela sans coût supplémentaire significatif pour l'assurance maladie ». Au centre régional de lutte contre le cancer Oscar Lambret, la délégation des ponctions postopératoires pratiquées sur les patientes atteintes d'un cancer du sein à des infirmières libérales, qui peuvent se déplacer à domicile, a permis d'améliorer la qualité de vie des patientes. Celles-ci sont en effet contraintes d'effectuer des déplacements longs et fréquents pour un geste technique qui ne dure que quelques minutes.
Plus largement, le recours en première intention à des professionnels de proximité tels que les infirmiers libéraux effectuant des visites à domicile peut permettre d' adapter la réponse médicale à chaque situation et, éventuellement, d'éviter la surmédicalisation du traitement des malades. Une telle évolution pourrait notamment permettre de limiter le recours injustifié aux services d'urgences, qui résulte pour partie de l'absence d'offre de soins adaptée aux problèmes quotidiens rencontrés par les malades souffrant de pathologies chroniques (adaptation des doses thérapeutiques, notamment).
Dans la région Nord-Pas-de-Calais, le rapprochement opéré entre un cabinet d'ophtalmologie et un cabinet d'orthoptie, en dehors du cadre strict des coopérations de l'article 51, permet d' améliorer l'accès des patients aux soins ophtalmologiques : après un bilan visuel effectué par le second, qui comprend un examen de la réfraction en même temps qu'un dépistage des éventuelles pathologies sous-jacentes, un examen approfondi des situations potentiellement pathologiques est effectué par le médecin spécialiste.
C. UNE NÉCESSAIRE ÉVOLUTION DES MÉTIERS DE LA SANTÉ
1. Les modalités actuelles de répartition des compétences : une hiérarchie rigide et inadaptée aux défis du système de santé
Les compétences en matière de soins sont réparties entre les professionnels de santé selon une hiérarchie au sein de laquelle trois niveaux peuvent être schématiquement distingués 3 ( * ) .
Parmi les professions médicales reconnues par le code de la santé publique, les médecins disposent seuls d'une habilitation générale et monopolistique à intervenir sur le corps d'autrui . La répartition des tâches entre les différents professionnels de santé s'articule ainsi autour du principe du monopole médical , qui constitue une exception au principe de protection de l'intégrité corporelle encadré par le droit pénal. En application de l'article 70 du code de déontologie médicale (article R. 4127-70 du code de la santé publique), le diplôme de médecin habilite son titulaire à pratiquer « tous les actes de diagnostic, de prévention et de traitement », dans la limite de ses connaissances, de son expérience et des moyens dont il dispose, tandis que l'article L. 4161-1 du même code prévoit la sanction de l'exercice illégal de la médecine.
Les odontologistes et les sages-femmes , qui constituent également des professions médicales au sens du code de la santé publique, se voient quant à eux reconnaître une habilitation spécialisée à intervenir sur le corps d'autrui. Leur champ de compétence est ainsi limité (articles R. 3127-313 et R. 4127-204 du même code), sous réserve de l'obligation déontologique qui leur est faite d'intervenir en cas d'urgence pour accomplir des actes incombant en principe aux seuls médecins.
Les professions paramédicales ou auxiliaires médicaux , enfin, ne peuvent accomplir que les seuls actes figurant sur une liste préétablie - en dehors cependant des situations d'urgence. L'exercice de ces professions s'effectue en dérogation à l'exercice illégal de la médecine, le plus souvent dans le cadre de décrets de compétence autorisant l'accomplissement de certains actes et précisant le champ de responsabilité.
Certains de ces métiers sont cités par le code de la santé publique : il s'agit des infirmiers, des masseurs-kinésithérapeutes, des pédicures-podologues, des ergothérapeutes, des psychomotriciens, des orthophonistes, des orthoptistes, des manipulateurs d'électroradiologie médicale, de techniciens de laboratoire médical, des audioprothésistes, des opticiens-lunetiers, des prothésistes et orthésistes, des diététiciens, des aides-soignants, des auxiliaires de puériculture et des ambulanciers. Il faut y ajouter les infirmiers spécialisés en anesthésie (infirmiers anesthésistes diplômés d'Etat - IADE), les infirmiers de bloc opératoire (IBODE) et les infirmiers en puériculture.
La qualité des soins dispensés est garantie par un niveau de formation initiale adapté à chacune de ces professions . Tandis que les médecins poursuivent leurs études pendant 9 à 11 ans après l'obtention du baccalauréat, les sages-femmes sont diplômées au terme d'un cursus de 5 ans ; les auxiliaires médicaux sont quant à eux formés pendant 2 à 3 ans. Outre leur durée, ces formations diffèrent également quant à leur nature et à leur contenu : alors que certaines professions sont diplômées au terme d'un enseignement universitaire comportant une dose importante de formation par la recherche, d'autres reçoivent un enseignement principalement professionnel.
Les qualifications intermédiaires se trouvent de ce fait pratiquement absentes de cette organisation. Parmi les professions paramédicales, il n'existe que très peu de métiers de santé dont le niveau de compétences requis est sanctionné par un niveau d'études de cinq ans après le baccalauréat : il s'agit des infirmiers spécialisés en anesthésie et en chirurgie, dont le diplôme d'État est équivalent à un grade de niveau master. Il existe donc un vide dans la chaîne des compétences en matière de soins, qui conduit les médecins à endosser des compétences qui ne nécessiteraient pas un niveau de formation aussi élevé.
Le rapport conjointement présenté en janvier 2011 par Laurent Hénart, député de Meurthe-et-Moselle, Yvon Berland, professeur de médecine et président de l'Université Aix-Marseille II, et Danielle Cadet, coordinatrice générale des soins à l'AP-HP 4 ( * ) , relevait que « [cette organisation] pourrait se révéler moins performante face aux défis du futur , qui sont d'un ordre différent ». Le système de soins doit en effet faire face au développement des pathologies liées au vieillissement et des maladies chroniques, ainsi qu'à la permanence des défis que représentent le cancer et la santé mentale, qui nécessitent « de nouvelles prises en charge plus graduées et mieux coordonnées entre la ville et l'hôpital ».
La détermination de périmètres d'exercice différents strictement délimités, dans le cas des professions paramédicales, par des décrets de compétence et reposant principalement sur l'importance de la formation initiale, apparaît en effet rigide et cloisonnée à l'excès au regard de ces nouveaux enjeux - sans compter qu'elle peut parfois apparaître obsolète au regard de la réalité des pratiques.
Dans ce contexte, plusieurs pistes peuvent être envisagées pour faire évoluer la prise en charge des malades vers davantage de continuité et de coordination. Si certains exemples étrangers peuvent constituer des sources d'inspiration à ce titre, il faut cependant constater qu'aucun de ces exemples ne saurait constituer un modèle indiscutable et immédiatement transposable. La diversité des métiers de la santé et de leur organisation hiérarchique constatée dans les différents pays de l'OCDE tend au contraire à montrer que plusieurs modes de répartition des compétences et d'encadrement des pratiques peuvent se révéler efficaces. Ainsi, les aménagements à envisager doivent pouvoir tenir compte des éléments hérités de la structuration historique des professions de santé, qui participent de la richesse et de la performance du système français.
|
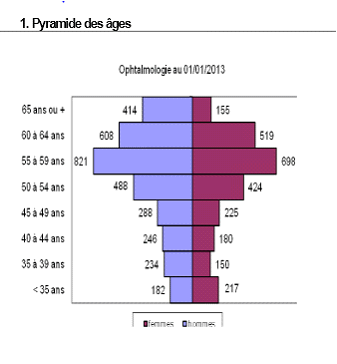
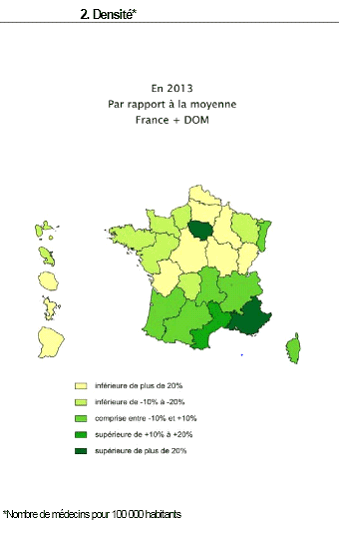
La filière visuelle : des compétences éclatées, une organisation à clarifier Les compétences en matière de santé oculaire et visuelle font l'objet d'une répartition particulièrement complexe entre : - les médecins spécialistes en ophtalmologie , qui disposent d'une compétence générale d'intervention au terme d'une formation d'une durée de 10 ans ; - les orthoptistes , professionnels de santé reconnus par le code de la santé publique, qui bénéficient d'une formation d'une durée de 3 ans dans les facultés de médecine, sanctionnée par un certificat de capacité d'orthoptiste. Ils assurent le dépistage, la rééducation, la réadaptation et l'exploration fonctionnelle des troubles de la vision , et peuvent coter les actes ainsi réalisés. Ils peuvent également, sous la responsabilité d'un médecin, réaliser diverses techniques d'imagerie du fond d'oeil, les électrorétinogrammes, les OCT et les échographies ; - les optométristes , dont la profession n'est pas à l'heure actuelle reconnue par les textes. La qualité d'optométriste s'acquiert après un double cursus comprenant l'obtention du BTS opticien-lunetier (2 ans) puis d'un master biologie santé, spécialité sciences de la vision (3 ans de la licence au master 2) dans une faculté de sciences, sanctionné par un diplôme d'État délivré par le ministère de l'éducation. Selon les informations fournies à vos rapporteurs, on dénombrerait environ 2 000 titulaires de cette formation de niveau master. La profession telle qu'elle existe actuellement en France, formée dans les facultés de sciences et non de médecine, est compétente sur la seule partie fonctionnelle de la vision , et non sur le dépistage pathologique. A l'heure actuelle, les actes pratiqués ne peuvent l'être que sous le contrôle d'un médecin et ne font pas l'objet d'une cotation dans la nomenclature générale des actes professionnels (NGAP). De ce fait, les optométristes sont soit salariés au sein de cabinets ou de services d'ophtalmologie, où ils effectuent le plus souvent des examens préparatoires à la consultation médicale, soit, pour la majorité d'entre eux, opticiens-optométristes ; - les opticiens , titulaires du BTS opticien-lunetier au terme d'un cursus de deux ans, avec la possibilité d'opter pour une licence professionnelle permettant d'acquérir une compétence particulière en réfraction, contactologie, basse vision ou pathologie. Il est à noter qu'en application de l'article L. 4362-10 du code de la santé publique, les opticiens sont depuis 2006 autorisés à adapter une prescription médicale de verres correcteurs datant de moins de 3 ans, dans le cadre d'un renouvellement, pour les personnes âgées de plus de 16 ans. Dans un contexte de difficultés croissantes d'accès aux soins d'ophtalmologie dans plusieurs régions, et alors que les jeunes professionnels formés en orthoptie et en optométrie aspirent à davantage de reconnaissance, l'organisation de la filière doit impérativement être clarifiée . La filière visuelle fait face à un important problème démographique . Certaines régions souffrent d'un manque criant de professionnels - notamment en secteur 1 - et il arrive que les délais de rendez-vous atteignent 18 mois, pour un délai moyen de 4 à 8 mois.
Cette situation pose la question de l'accès aux soins,
alors que le vieillissement de la population devrait mécaniquement
entraîner une augmentation des pathologies oculaires liées
à l'âge (glaucome, rétinopathie diabétique,
dégénérescence maculaire...).
Pyramide des âges des médecins ophtalmologistes au 1 er janvier 2013
Densité des médecins ophtalmologistes
en 2013
Plusieurs systèmes de santé étrangers offrent l'exemple d'une organisation différente. Au Royaume-Uni, aux Pays-Bas ou encore au Canada, les médecins spécialistes en ophtalmologie sont très peu nombreux et leur activité est concentrée sur les cas pathologiques et la chirurgie. La mesure de la réfraction et plusieurs examens de dépistage relèvent en revanche des orthoptistes ou optométristes, dont la compétence varie selon les pays.
Un exemple encourageant de coopération entre médecin-ophtalmologiste et orthoptistes dans la région Nord-Pas-de-Calais Lors de leur déplacement à l'ARS du Nord-Pas-de-Calais, vos rapporteurs ont rencontré un médecin ophtalmologiste dont une partie de l'activité est organisée en coopération avec des orthoptistes, au sein d'un centre médical pratiquant tous les actes d'ophtalmologie (traitement du glaucome, de la DMLA...), à l'exception des actes chirurgicaux. Dans ce cadre, les patients sont tout d'abord reçus par un orthoptiste pour un premier examen approfondi de 30 minutes comprenant la réalisation de mesures à l'autoréfractomètre, de la tonométrie à air pulsé sans contact, d'un bilan orthoptique moteur et sensoriel, la mesure de la réfraction subjective et objective, la kératométrie, la prise de photos non mydriatiques du fond de l'oeil, l'examen par OCT des fibres visuelles et de l'épaisseur maculaire, un examen du champ visuel automatisé et manuel et de la vision des couleurs. Ce premier examen, qui permet d'effectuer un dépistage de certaines affections ophtalmologiques, permet de faire gagner un temps précieux pour l'examen pratiqué dans un second temps, si nécessaire, par le médecin . Celui-ci peut ainsi recevoir 5 à 6 patients par heure et concentrer son attention sur les cas pathologiques. Les patients se déclarent très satisfaits de ce mode de fonctionnement, et notamment du temps qui leur est consacré par l'orthoptiste. Le développement et la pérennité de cette forme de coopération sont cependant limités par les modalités de son financement . Dans certains cas, les actes effectivement pratiqués par l'orthoptiste ne correspondent à aucune cotation de l'assurance maladie. Alors que l'examen classiquement pratiqué dans ce cadre comprend à la fois un examen de la réfraction et un dépistage de certaines pathologies, il est ainsi nécessaire de recourir à l'indication « bilan orthoptique », dont la sincérité n'est que partiellement satisfaisante. Ainsi que le médecin auditionné par vos rapporteurs l'a relevé, la nomenclature générale des actes professionnels comprend très peu d'actes orthoptiques, la liste de ceux-ci n'ayant pas évolué en même temps que le décret de compétences de la profession en 2007. De ce fait, la nomenclature ne reflète pas nécessairement la réalité des actes pratiqués . Cette situation est problématique quant à la rémunération des professionnels libéraux , d'autant que leur activité nécessite l'achat d'un matériel très coûteux, qui représenterait environ un an de rémunération. Il est à noter qu'il existe plusieurs exemples de fonctionnement coopératif avec des optométristes, tant en secteur hospitalier qu'en cabinet libéral, dans lesquels le salariat permet de lever ces problèmes. Vos rapporteurs ont également eu connaissance d'un protocole autorisé par l'ARS de Bourgogne entre un médecin et un orthoptiste libéral portant sur la prise de clichés à distance à l'aide d'un rétinographe non mydriatique et la dilatation mydriatique. |
2. Vers de nouvelles professions intermédiaires ?
a) Renforcer les métiers socles, définir des professions d'expertise
Plusieurs évolutions pourraient permettre de favoriser une meilleure graduation de la prise en charge en fonction de la situation de chaque malade, sans recourir systématiquement à des compétences trop élevées et en permettant à chaque professionnel de santé de se recentrer sur son coeur de métier. Ces propositions, notamment soutenues devant vos rapporteurs par le Professeur Yvon Berland et présentées dans le rapport relatif aux métiers de santé de niveau intermédiaire de janvier 2011, peuvent être envisagées à court et moyen terme.
Dans un premier temps, il doit être rapidement procédé à une remise à plat des compétences dévolues aux professions actuellement existantes, dénommées métiers socles . La réflexion, qui devra associer l'ensemble des parties prenantes, permettra de stabiliser les contours de ces métiers tout en procédant, le cas échéant, à quelques ajustements permettant d'assurer la sécurité juridique de certaines pratiques constatées sur le terrain et que l'état des textes ne prendrait pas en compte. Il s'agira d'opérer une simple actualisation du périmètre des compétences reconnues à chaque profession de santé, sans pour autant procéder à de larges transferts de compétences entre les métiers déjà existants.
|
Reconnaître un véritable statut aux radiophysiciens Apparu dans les années 1950 en France, le métier de radiophysicien médical consiste à appliquer des connaissances en sciences physiques dans le domaine médical, notamment s'agissant de l'utilisation de rayonnements ionisants . Les radiophysiciens, spécifiquement compétents quant à la maîtrise de la dose délivrée par ces rayonnements, interviennent dans les pratiques radiologiques médicales (radiothérapie, médecine nucléaire thérapeutique, radiodiagnostic, radiologie interventionnelle...) afin de garantir la qualité et la sécurité des soins. Ils interviennent également sur les questions liées à la métrologie des rayonnements, au calcul prévisionnel des traitements, au contrôle qualité des équipements et à la mise en oeuvre des mesures de radioprotection. Plusieurs dispositions prévoient les modalités de l'intervention des personnes spécialisées en radiophysique médicale dans le système de soins : - l'article L. 1333-11 prévoit que « les radiophysiciens employés par des établissements publics de santé sont des agents non titulaires de ces établissements. Les dispositions particulières qui leur sont applicables compte tenu du caractère spécifique de leur activité sont fixées par voie réglementaire ». - l'article R. 1333-60 transpose les dispositions de la directive européenne Euratom du 30 juin 1997 5 ( * ) ; - ce dispositif est complété par deux arrêtés du 19 novembre 2004 6 ( * ) et du 6 décembre 2011 7 ( * ) .
Vos rapporteurs estiment indispensable de clarifier cette situation. La société française de radiothérapie oncologique (SFRO) s'est d'ailleurs déjà prononcée en ce sens dans son livre blanc de mars 2013 8 ( * ) . Celui-ci indiquait en effet que si le législateur n'avait pas dans un premier temps jugé opportun d'intégrer les physiciens médicaux parmi les professions de santé, « au regard de l'évolution de la profession, de son implication directe dans des actes de soins, de son rôle dans la formation des professions de santé et de ses besoins en formation continue comme en évaluation des pratiques, [...] les physiciens médicaux devraient être reconnus comme profession de santé . Ils bénéficieraient à ce titre du dispositif de développement professionnel continu mis en place pour l'ensemble de ces professions, et particulièrement nécessaire vue l'évolution rapide des techniques ». |
Dans un second temps, il pourra être envisagé d'insérer dans la chaîne des professions de santé le maillon manquant que constituent les professions intermédiaires . Ces professions nouvelles correspondraient à une élévation du niveau de compétence des professions socles vers une pratique avancée , sur le fondement d'une formation de niveau master. Certaines de ces professions pourraient être définies sur le modèle de professions existant à l'étranger telles que les infirmiers cliniciens, les physician assistants ou encore les optométristes.
|
Les pratiques infirmières avancées dans les systèmes de santé étrangers Plusieurs expériences de pratiques infirmières avancées - définies par le Conseil national des infirmières (CII) comme un élargissement de la pratique de base, modulée selon le pays et le contexte, et qui requiert généralement un diplôme de niveau maîtrise - ont été menées à l'étranger depuis plusieurs années. Selon une étude de l'OCDE de 2010 9 ( * ) , menée dans 12 pays (Australie, Belgique, Canada, Chypre, États-Unis, Finlande, France, Irlande, Japon, Pologne, République Tchèque, Royaume-Uni), elles ont globalement donné satisfaction et permis d'améliorer sensiblement la qualité des soins. Au Canada et aux Etats-Unis, plusieurs catégories professionnelles d'infirmières en pratiques avancées ( nurse practicioner ou clinical nurse specialist ) ont été reconnues dès les années 1960. Des formes diverses de collaboration entre médecins et infirmières sont mises en oeuvre au Royaume-Uni (avec des spécialistes cliniques, des consultations infirmières de première ligne ou des infirmières assurant le suivi de maladies chroniques) et en Finlande depuis plusieurs années. L'Australie et l'Irlande se sont également plus récemment engagées dans la voie de la création de postes d'infirmières en pratique avancée, notamment par le biais d'une adaptation de la formation. A Chypre, des pratiques avancées ont été mises en place dans plusieurs spécialités (diabétologie, psychiatrie, soins généraux). Dans d'autres pays développés, il existe fréquemment des pratiques infirmières avancées non officiellement reconnues . Dans l'ensemble des 12 pays sur lesquels porte l'étude, les infirmiers en pratiques avancées représentent une faible part de la population infirmière totale. Parmi les raisons justifiant la création de telles professions intermédiaires, les auteurs de l'étude ont notamment recensé la nécessité de pallier une pénurie de médecins, l'amélioration de l'accès aux soins, l'amélioration de la qualité des soins, la limitation de l'augmentation des coûts de santé, l'amélioration des perspectives de carrière des personnels infirmiers. L'étude relève que la mise en oeuvre des pratiques avancées a eu des effets globalement positifs sur la qualité des soins : amélioration de l'accès aux soins, qualité des soins identique lorsqu'ils sont assurés par des médecins ou des infirmières ayant reçu une formation appropriée (lorsqu'il s'agit de soins simples tel que le suivi de routine d'une maladie chronique stabilisée), taux élevé de satisfaction des patients (notamment en raison du temps consacré à chaque patient par les infirmiers). Elle conclut notamment que, bien qu'il soit difficile de tirer un enseignement général de ces pratiques, dans la mesure où chacun des pays étudiés présente un contexte différent et où, même dans les pays qui les mettent en oeuvre, les pratiques avancées restent minoritaires par rapport au nombre total d'infirmières, « le recours aux pratiques infirmières avancées est très utile pour améliorer l'accès de la population aux soins primaires ». |
Une telle évolution permettrait d'introduire le niveau d'expertise qui manque aujourd'hui à la répartition des compétences entre les différents professionnels de santé. Ce niveau d'expertise serait accessible à la fois par la voie de la formation initiale et par celle de la formation continue, ce qui contribuerait à fluidifier et à valoriser l'évolution des parcours professionnels des professions socles.
|
Professions médicales Médecins : habilitation générale à intervenir sur le corps d'autrui Sages-femmes et chirurgiens-dentistes : habilitation spécialisée Formation : 5 à 11 ans après le baccalauréat |
|
|
Professions d'expertise Pratiques avancées : infirmiers cliniciens, IADE, IBODE... Formation de niveau master |
|
|
Métiers socles Professions paramédicales et auxiliaires de santé Formation de niveau licence |
Une telle ambition ne pourra être menée à bien qu'à condition que les contours de ces métiers intermédiaires fassent l'objet d'une définition prospective en amont , à partir des besoins identifiés du système de santé et des complémentarités à instaurer entre les différentes professions de santé . Il faut en effet à tout prix éviter que les travers du système actuel ne se trouvent purement et simplement reproduits dans une nouvelle organisation qui ne différerait de l'ancienne que par un niveau de complexité supplémentaire, et que les nouveaux professionnels ainsi formés ne puissent être en situation d'occuper un emploi correspondant à leur qualification. Surtout, il s'agit bien de garantir au patient les conditions d'une prise en charge globale et graduée, et non de multiplier inutilement le nombre de ses interlocuteurs.
Afin d'assurer la continuité des soins entre les différents professionnels de santé, une nouvelle répartition des compétences implique par ailleurs qu' un véritable partage des données de santé relatives à chaque patient puisse être mis en oeuvre. Le dossier médical personnel (DMP), qui pourrait comprendre plusieurs volets retraçant la synthèse de chaque professionnel de santé intervenant dans le parcours de soins, constituerait naturellement le véhicule privilégié de ce partage.
Vos rapporteurs soulignent qu'en tout état de cause, une telle évolution de l'organisation du système de soins ne pourra se faire sans une réelle volonté politique. Le rapport de l'OCDE précité pointait que « dans tous les pays où les infirmières assument maintenant des rôles plus avancés, il a fallu que les gouvernements facilitent et soutiennent le processus de nombreuses manières », notamment en mobilisant l'ensemble des parties concernées, en adaptant le cadre légal et réglementaire, en mettant en place des incitations financières pour que des postes d'infirmiers en pratique avancée soient créés, et en finançant des programmes de formation adaptés. Ils notent avec satisfaction que la position exprimée par la ministre des affaires sociales et de la santé le 23 septembre dernier, lors de la présentation de la stratégie nationale de santé, semble aller dans ce sens : celle-ci a en effet déclaré que « demain, nous développerons les pratiques avancées, à partir d'un métier socle , et nous accélérerons la délégation de tâches, ainsi que la création de nouveaux métiers, par exemple d'infirmier clinicien. Dès 2014, mes services, en lien avec ceux de [la ministre de l'enseignement supérieur et de la recherche], travailleront avec les professionnels de santé pour identifier ces pratiques avancées et ces nouveaux métiers ».
b) Rénover la formation initiale et continue des professionnels de santé
La création de nouvelles professions de santé intermédiaires devra nécessairement aller de pair avec une adaptation de l'offre de formation initiale . Celle-ci devra permettre aux nouveaux professionnels d'acquérir les connaissances nécessaires à la mise en oeuvre du nouveau référentiel de compétences préalablement défini, afin de garantir la qualité des soins dispensés aux patients.
Plusieurs initiatives intéressantes ont d'ores et déjà été lancées en ce sens. Un master en « Sciences cliniques infirmières » cohabilité entre l'Ecole des hautes études en santé publique et l'Université d'Aix-Marseille est accessible en formation initiale comme en formation continue, avec trois spécialités qualifiantes au choix (infirmier de pratiques avancées en gérontologie, infirmier de pratiques avancées en cancérologie, ou infirmier coordinateur de parcours complexes de soins). Une formation du même type est proposée par l'Université de Versailles Saint-Quentin-en-Yvelines, avec également trois spécialités possibles (spécialiste clinique en psychiatrie et santé mentale, en maladies chroniques et dépendance - hors cancérologie -, en douleur et soins palliatifs.
A l'heure actuelle, les diplômes sanctionnant ces formations de niveau master ne constituent cependant que des diplômes universitaires et ne sont pas reconnus comme diplôme d'exercice, dans la mesure où aucune profession reconnue par l'état des textes ne correspond à une telle formation en pratique avancée. Les lauréats de ces formations peuvent cependant accéder à quelques débouchés dans certains établissements privés.
Il est par ailleurs indispensable de renforcer et de développer la formation continue de l'ensemble des professionnels de santé , dans un contexte où les connaissances et les techniques médicales évoluent très vite et alors que l'hyperspécialisation des disciplines, notamment en oncologie, pose un véritable défi.
Une telle rénovation de l'offre de formation suppose que s'établisse un véritable dialogue entre le monde universitaire et les praticiens de la santé . Celui-ci a souvent été difficile, ainsi que le relève le rapport précité relatif aux métiers en santé de niveau intermédiaire à propos de la réingénierie des formations liée à l'inscription des diplômes dans le cadre du processus LMD : « faute certainement d'une clarification de leurs rôles respectifs et d'un véritable travail en commun sur la question, les deux ministères (Santé et Enseignement supérieur) peinent à faire connaître une ligne visible à l'ensemble des acteurs concernés ». La présence d'un représentant du monde de la formation au sein du Haut conseil des professions paramédicales pourrait par ailleurs permettre de renforcer ces échanges.
3. Vers des missions de santé ?
a) De l'exercice réglementé à la mission de santé
L'exercice des professions paramédicales est juridiquement borné par une liste limitative d'actes figurant le plus souvent dans un décret de compétence.
Cet encadrement juridique par un référentiel de tâches présente l'avantage de garantir la qualité des soins par l'identification précise des professionnels de santé aptes à les réaliser, au terme d'une formation sanctionnée par un diplôme d'exercice. Il permet également de protéger et de stabiliser les compétences reconnues aux différentes professions de santé. De ce fait, il ne semble pas opportun de revenir aujourd'hui sur le principe du décret de compétence pour les métiers socles .
Ce système se révèle cependant rigide à l'excès lorsqu'il s'agit de faire évoluer les contours de ces compétences, dans la mesure où toute modification doit nécessairement passer par l'adoption d'un nouveau décret ou d'un texte législatif. S'il est vrai que des modifications non négligeables du périmètre de compétence de certaines professions paramédicales ont été effectuées au cours des dernières années, avec par exemple la possibilité reconnue aux infirmiers de prescrire le renouvellement de médicaments contraceptifs oraux (article L. 4311-1 du code de la santé publique) ou encore aux opticiens d'adapter les prescriptions de verres correcteurs datant de moins de trois ans dans le cadre d'un renouvellement (article L. 4362-10 du même code), ces évolutions demeurent limitées.
Il en résulte une certaine inertie de l'organisation des compétences en matière de santé . Se pose dès lors la question de la plasticité et de l'adaptabilité de l'offre de soins , notamment face à l'évolution constante des pratiques médicales, à la rapidité des évolutions technologiques et aux attentes des patients.
Les expérimentations réussies menées dans le cadre de l'article 51 ont montré que certains professionnels de santé, au premier rang desquels les infirmiers, souhaitaient se voir reconnaître davantage d'autonomie dans le cadre d'une mission plus globale de prise en charge des patients . Pour plusieurs pathologies chroniques telles que le diabète, la maladie d'Alzheimer ou encore la broncho-pneumopathie, une forme de consultation infirmière - strictement encadrée - a ainsi été mise en place avec succès dans plusieurs régions. Auditionnés par vos rapporteurs, les représentants de la profession infirmière ont estimé que la mise en place de protocoles d'encadrement, comprenant notamment des arbres décisionnels, pourrait permettre d'accroître l'autonomie des professionnels infirmiers tout en garantissant la qualité des soins et la sécurité des patients, et de valoriser ainsi la pratique infirmière.
Cette aspiration semble cependant difficilement compatible avec le cadre contraignant des décrets de compétences.
Partant de ce constat, vos rapporteurs estiment que la définition juridique du périmètre des compétences attribuées aux nouvelles professions d'expertise pourrait, pour les professionnels qui le souhaitent, prendre la forme de missions . Ces nouveaux métiers pourraient ainsi, s'ils décident d'opter pour cette faculté, bénéficier d'un cadre plus souple, plus responsabilisant et mieux adapté à une prise en charge intermédiaire des patients (recouvrant notamment des missions de suivi, de surveillance, d'adaptation éventuelle de prescriptions avec un encadrement décisionnel strict, de conseil).
L'étude de l'OCDE précitée sur les pratiques infirmières avancées soulignait en ce sens qu'en France, « tout changement du champ de pratique des infirmières exige des modifications législatives, soulevant souvent des questions sensibles. Une définition plus générale du champ de pratique des différentes professions, par exemple en termes de « missions » générales plutôt que de tâches ou actes spécifiques, pourrait apporter une plus grande flexibilité pour adapter les rôles des infirmières aux besoins locaux ».
b) Faire évoluer le mode de rémunération des professions de santé
La définition de missions de santé suppose que soit repensé le mode de rémunération des professionnels de santé. Les expérimentations menées en matière de coopérations ont permis de constater que la rémunération à l'acte constitue un frein majeur à l'évolution de la répartition des tâches . Les initiatives les plus pérennes en la matière sont d'ailleurs favorisées dans les structures fonctionnant sur un modèle salarial, qui permet de rémunérer les professionnels délégataires de certaines tâches même en l'absence d'acte spécifiquement reconnu dans la nomenclature (protocole ASALEE). Selon les informations transmises à vos rapporteurs, un seul tarif spécifique permettant de rémunérer directement le délégataire d'une tâche faisant l'objet d'une coopération a été créé à ce jour, en rétinopathie. Si l'expérimentation des nouveaux modes de rémunération (NMR), mise en place par la loi de financement de la sécurité sociale pour 2008, a été positive et permet de penser un nouveau mode de financement des équipes, elle est cependant restée limitée et la question de sa pérennité demeure posée.
Cette question doit dès lors faire l'objet d'une réflexion approfondie dans la mesure où elle déterminera l'acceptabilité des pistes de réforme proposées.
Vos rapporteurs rappellent que l'évolution de l'organisation des compétences n'a pas pour objectif une diminution des dépenses de santé, mais la satisfaction supérieure des professionnels et des patients ainsi que l'élévation de la qualité des soins. A la reconnaissance de nouvelles compétences aux professions paramédicales doit nécessairement être associée une reconnaissance financière . Il est permis de penser, en sens inverse, que le report du temps médical rendu disponible sur une demande de soins aujourd'hui non satisfaite permettrait de neutraliser une éventuelle perte de revenus pour les médecins.
Ce principe étant posé, il apparaît indispensable de s'engager plus résolument dans la voie d'une diversification du mode de rémunération des professionnels de santé . Celle-ci devrait permettre d' accorder une juste reconnaissance financière au travail des équipes soignantes , qui ignore souvent les strictes frontières des actes reconnus par la nomenclature des actes professionnels. Une réflexion doit également être engagée sur les actes non actuellement identifiés en tant que tels dans la classification des actes médicaux, mais qui sont indispensables à la qualité des soins . Il peut s'agir, par exemple, de répondre aux questions d'un patient au téléphone entre deux rendez-vous ou encore d'effectuer les tâches administratives et managériales nécessaires au bon fonctionnement d'une équipe de professionnels.
En tout état de cause, toute évolution devra nécessairement passer par une négociation interprofessionnelle sous l'égide du ministère de la santé.
EXAMEN EN COMMISSION
Mme Annie David, présidente . - Mes chers collègues, nous allons entendre la présentation par Catherine Génisson et Alain Milon de leur rapport d'information sur la coopération entre professionnels de santé.
Mme Catherine Génisson, rapporteure. - Madame la Présidente, mes chers collègues, l'amélioration de la qualité des soins et l'enrichissement des fonctions des professionnels de santé sont des objectifs premiers et concordants pour notre système de santé et une aspiration forte des professionnels du secteur.
L'un des ressorts pour atteindre ces objectifs est l'évolution des formes de prises en charge des malades au travers d'une nouvelle répartition des rôles entre professionnels de santé. C'est l'objet des coopérations prévus par l'article 51 de la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST), qui permettent de déroger aux règles de compétences qui s'imposent à eux.
Les coopérations entre professionnels de santé recouvrent une réalité plus vaste que le cadre de ce seul article 51. D'autres dispositions législatives ou réglementaires sont utilisées par les professionnels de santé et des coopérations anciennes, principalement dans le monde hospitalier, se sont développées en dehors de tout encadrement juridique. Si l'étude des conditions d'application de l'article 51 de la loi HPST nous a paru essentielle, c'est que celui-ci représente la tentative la plus aboutie pour amorcer la nécessaire évolution des professions et des prises en charge. L'enjeu, cependant, dépasse la simple question de l'application de cet article.
Notre présentation s'articulera donc en deux temps. La première partie permettra de dresser un bilan de la mise en oeuvre de l'article 51 de la loi HPST. La seconde, dans une perspective plus large, permettra de mesurer le dispositif au regard des attentes en matière d'évolution du système de soins.
Un dernier mot d'introduction. Nous avons été très tôt sensibilisés à l'importance des questions de sémantique, singulièrement à la différence entre délégation et transfert d'acte. La définition la plus claire paraît être celle proposée par le Pr Yvon Berland, selon lequel il n'y a transfert d'acte que lorsque celui-ci figure dans le décret de compétence d'une profession paramédicale et que les professionnels qui en relèvent disposent de l'autonomie décisionnelle pour pratiquer l'acte. Le terme de délégation suppose pour sa part que l'acte n'appartient pas au domaine propre du professionnel de santé paramédical qui l'effectue, mais relève, ainsi que l'a rappelé à plusieurs reprises la Cour de Cassation, de la responsabilité d'un autre professionnel.
Face aux débats que suscite le choix des termes, nous avons choisi d'utiliser le terme de coopération entre professionnels qui, utilisé depuis la loi HPST, a le mérite de ne pas préjuger du cadre réglementaire mais de viser uniquement les modalités d'organisation en vue de l'objectif de santé commun à l'ensemble des professionnels.
M. Alain Milon, rapporteur. - L'article 51 de la loi HPST a créé un cadre permettant la mise en place de coopérations entre les professionnels de santé sous le contrôle des agences régionales de santé (ARS) et après examen par la Haute Autorité de santé (HAS). Cet article a été inscrit dans le code de la santé publique sous la forme d'un nouveau titre regroupant les articles L. 4011-1 à L. 4011-3. L'article L. 4011-1 précise que les coopérations ont pour objet de permettre à titre dérogatoire aux professionnels de santé « d'opérer entre eux des transferts d'activités ou d'actes de soins ou de réorganiser leurs modes d'intervention auprès du patient ».
L'encadrement légal et réglementaire des professions de santé auquel les coopérations permettent de déroger a d'abord pour but la protection des patients. Un professionnel de santé ne peut accomplir que les actes pour lesquels sa qualification est établie. Cette qualification est sanctionnée par un diplôme reconnu par l'Etat et, dès lors, inscrit dans le code de la santé publique. Le diplôme d'Etat est le fondement du monopole d'exercice de l'activité de soins. Tout exercice sans diplôme est illégal et passible de poursuites pénales.
Pour les médecins, la règle est celle de l'omnivalence du diplôme dans le cadre du code de déontologie et des règles de la responsabilité civile. Le champ de compétence des autres professions médicales, chirurgiens-dentistes et sages-femmes, est limité par rapport à celui des médecins : leur domaine est par nature borné et ne peut s'étendre à l'ensemble de la médecine.
Les professions paramédicales sont pour leur part déontologiquement et réglementairement tenues de n'accomplir que les actes inscrits sur une liste préétablie, généralement un décret simple dit de compétence.
La coopération se distingue du simple exercice collectif aujourd'hui devenu majoritaire chez les médecins. Celui-ci est ancien et quotidien dans le travail des équipes soignantes, que ce soit à l'hôpital, au sein des centres de santé ou, de plus en plus, des maisons de santé pluridisciplinaires. En effet, le regroupement pluriprofessionnel n'entraîne pas nécessairement la coopération entre professionnels, mais peut nécessiter une simple coordination dans le cadre d'un projet médical commun. A l'inverse, la coopération au travers de protocoles n'implique pas nécessairement l'exercice regroupé ou collectif. A Lille, nous avons ainsi pu prendre connaissance d'un protocole de soins de suite en cancérologie reposant sur les infirmières libérales.
Que sont, quantitativement et qualitativement, les protocoles de coopérations élaborés depuis l'entrée en vigueur de l'article 51 de la loi HPST ? A la fin de l'année 2013, plus de quarante protocoles avaient été examinés ou étaient en cours d'examen par la HAS. Plus d'une vingtaine ont été autorisés par les ARS - un même protocole ayant pu être autorisé dans plusieurs départements. Il existe donc une dynamique des coopérations, qui permet d'entrevoir ce qu'il est possible d'en attendre.
Contrairement à une idée généralement admise, les protocoles de coopérations entre professionnels de santé n'ont pas d'abord pour objectif de remédier aux difficultés posées par la démographie médicale. Si une nouvelle répartition des compétences entre médecins et autres professionnels médicaux ou paramédicaux peut effectivement aboutir à dégager du temps médical, cela ne saurait compenser qu'à la marge l'absence de professionnels dans les zones sous-dotées. Par ailleurs, il serait erroné de réduire la question des coopérations à un débat entre médecins d'un côté et autres professionnels de santé de l'autre. La question de la répartition des actes se pose pour l'ensemble des professions de santé, quel que soit le niveau de formation initial requis.
L'analyse selon laquelle les coopérations permettraient aux professionnels de santé de se concentrer sur les tâches pour lesquelles leurs qualifications sont les plus nécessaires en confiant à d'autres les tâches répétitives ne recouvre qu'une part de la réalité. Il ne peut s'agir du simple transfert d'un bloc d'activités chronophages. Celles-ci, qui concernent généralement des examens ou un suivi, sont essentielles pour la prise en charge du patient et étroitement liées à la détermination d'un diagnostic et à la mise en place d'un traitement. Toute coopération suppose dès lors la mise en place de nouvelles procédures d'échange d'information et de prise de décision au sein de l'équipe médicale. Par ailleurs, confier de nouvelles tâches à un professionnel de santé n'a de sens en termes de qualité des soins que si l'acte peut être effectué dans de meilleures conditions, notamment de manière plus approfondie, qu'il ne l'était auparavant.
De plus, les coopérations dont nous avons pu prendre connaissance se limitent rarement à un simple changement de la catégorie professionnelle effectuant un acte. Elles apportent le plus souvent des innovations en matière de prise en charge, impliquant par exemple la création de nouveaux actes ou de nouvelles formes de prise en charge.
L'apport des coopérations entre professionnels est double. Elles tendent à améliorer la qualité des soins dispensés en offrant une prise en charge plus adaptée aux besoins. Elles offrent à tous les professionnels de santé une perspective d'évolution de leur rôle en matière de soins, ainsi qu'un enrichissement de leurs tâches susceptible de renforcer leur motivation et leurs perspectives de carrières. C'est donc d'abord une meilleure adaptation aux besoins des malades et une prise en compte des aspirations légitimes des professionnels qui souhaitent faire évoluer leur activité de soins qu'offrent les coopérations.
De nos auditions, il découle que plusieurs dizaines de projets de protocoles sont en cours d'élaboration ou d'examen à l'heure actuelle. Cela montre l'intérêt porté par les professionnels pour l'innovation en matière de prise en charge. Afin de ne pas briser la dynamique amorcée par la loi HPST, il convient de simplifier et de clarifier les dispositifs et de mettre en place un système de financement simple.
Le dispositif des articles L. 4011-1 à L. 4011-3 du code de la santé publique comporte plusieurs difficultés rédactionnelles qui entravent sa mise en oeuvre. Ainsi, aucune dérogation n'est prévue qui permettrait aux protocoles de coopération d'intégrer une dimension de télémédecine. Une nouvelle rédaction des articles paraît donc nécessaire pour remédier à ces imperfections.
Surtout, le rôle de la HAS et des ARS doit être revu et simplifié afin de permettre, tout en garantissant l'examen de la qualité des protocoles, d'alléger des procédures aujourd'hui trop lourdes. Un système de rédaction de cahiers des charges par la HAS pourrait être une solution adaptée aux besoins de garantie de qualité et de rapidité d'examen de protocoles.
Les étapes nécessaires à la mise en oeuvre d'un protocole de coopération sont prévues aux articles L. 4011-2 et L. 4011-3 du code de la santé publique. L'initiative du protocole revient aux professionnels de santé qui doivent préciser l'objet et la nature de la coopération, dont les disciplines ou les pathologies concernées ainsi que le lieu et le champ d'intervention des professionnels de santé visés.
La logique des protocoles étant de répondre à un besoin de santé précis tel qu'il se présente sur un territoire donné, c'est aux ARS qu'il incombe de les contrôler. L'agence vérifie que les protocoles répondent à un besoin de santé constaté au niveau régional puis les soumet, à la HAS.
La HAS est pour sa part chargée du contrôle scientifique des protocoles, aucun ne pouvant être mis en place sans son autorisation. Il lui appartient de trouver les meilleurs experts pour l'évaluation, tâche qui peut s'avérer particulièrement difficile.
Les ARS doivent également, en application de l'article L. 4011-3, enregistrer et contrôler l'adhésion individuelle des professionnels de santé souhaitant mettre en oeuvre les protocoles.
En pratique, une part importante du travail d'élaboration des protocoles réside dans la préparation de dossiers susceptibles d'être acceptés par la HAS. Dans les structures hospitalières importantes comme l'Assistance Publique - Hôpitaux de Paris, un appui technique et administratif aux équipes de professionnels porteuses d'un projet de protocole est mis en place. Là où un tel appui n'a pu être organisé, et pour l'ensemble des professionnels exerçant en ville, c'est aux services de l'ARS que revient en pratique la charge d'accompagner les professionnels à chaque étape, depuis la soumission du dossier à la HAS jusqu'à la recherche de financements pour la mise en oeuvre des protocoles autorisés. Le succès des protocoles de coopération, spécialement pour les projets portés par les professionnels libéraux, repose donc en pratique largement sur les moyens mis en oeuvre par les ARS.
Lors de notre déplacement à l'ARS Nord-Pas-de-Calais, nous avons pu mesurer l'importance cruciale du travail mené par les personnels des ARS avec les professionnels, leur niveau d'implication et leur motivation, alors même que le temps imparti pour cette mission non prévue par les textes est nécessairement limité (20 % d'un ETP en l'occurrence).
Les protocoles de coopération étant des dispositifs dérogatoires soumis à évaluation, l'adhésion des professionnels de santé s'effectue sur une base individuelle. Le choix d'une adhésion personnelle aux protocoles pose cependant de nombreuses difficultés. Au premier rang d'entre elles figurent l'incompressible lourdeur des démarches d'adhésion, qui impliquent un délai d'examen par l'ARS, et la fragilité des protocoles, dont la pérennité peut dépendre de la permanence de la participation de ceux qui y ont adhéré au départ. Au- delà de la mise en place d'un protocole et si celui-ci a fait l'objet d'une évaluation démontrant son intérêt, il paraît logique que la notion de travail de l'équipe soignante prime sur celle de l'adhésion individuelle et que l'on puisse considérer que tout membre de l'équipe a vocation à participer d'emblée à la mise en oeuvre du protocole.
Reste enfin la question du financement. La loi de financement de la sécurité sociale pour 2014 a intégré au code de la santé publique trois nouveaux articles dédiés au financement de protocoles de recherche (articles L. 4011-2-2 à L. 4011-2-3) et qui créent un collège des financeurs chargé de l'examen préalable des protocoles afin de permettre, si nécessaire, une tarification dérogatoire des actes pratiqués.
La question du financement est effectivement une source de blocage pour la mise en oeuvre de nombreux protocoles et il convient de saluer l'initiative prise par le Gouvernement pour traiter cette question. L'essentiel de la recherche de financement passe par des négociations menée par l'ARS avec l'assurance maladie. Elle porte sur la mise en place d'une rémunération pour les actes confiés, dans le cadre du protocole, à d'autres professionnels de santé que ceux qui en seraient chargés en application des textes. Plutôt que cette négociation se fasse de manière entièrement décentralisée et à l'initiative des ARS, le collège des financeurs sera une instance permanente de dialogue constructif.
Néanmoins, ajouter au système déjà complexe de validation des protocoles prévu par la loi HPST une étape supplémentaire risquerait de décourager les professionnels dont le premier objectif est le soin et qui ne parviennent à se mettre en adéquation avec les obligations administratives nécessaires que grâce à l'appui des ARS.
Pour éviter que le collège des financeurs ne devienne un nouveau verrou bloquant les initiatives de terrain, nous avons suggéré d'en faire une force de proposition en lui confiant la mission de créer les modèles médico-économiques, et non pas simplement économiques, que les professionnels pourront reprendre dans l'élaboration de leurs projets.
Déposée sur forme d'amendements au projet de loi de financement de la sécurité sociale pour 2014, notre proposition concernant le rôle du collège des financeurs n'a cependant pas pu être discutée par les assemblées. Nous estimons cependant que la solution que nous proposions doit être étudiée.
Mme Catherine Génisson, rapporteure. - Les enseignements tirés de la mise en oeuvre de l'article 51 de la loi HPST permettent plus largement de poser les termes d'un débat sur l'évolution de la répartition des compétences entre les différentes professions de santé, dans le sens à la fois d'une meilleure qualité des soins pour les patients et d'une plus grande satisfaction pour les professionnels de santé.
La nécessité de recourir aux expérimentations de l'article 51 révèle en effet en creux les imperfections de l'organisation actuelle et les marges d'amélioration. Organisée autour du principe du monopole médical, celle-ci est structurée sous la forme d'une hiérarchie cloisonnée et rigide, comportant schématiquement trois niveaux. Parmi les professions médicales reconnues par le code de la santé publique, les médecins disposent seuls d'une habilitation générale et monopolistique à intervenir sur le corps d'autrui, tandis que les chirurgiens-dentistes et les sages-femmes ne peuvent intervenir sur le corps d'autrui qu'au titre d'une habilitation spécialisée. Les professions paramédicales ou auxiliaires médicaux, enfin, ne peuvent accomplir que les seuls actes figurant sur une liste préétablie dans un décret de compétences.
Pour chacune de ces professions est déterminé un niveau de formation adapté aux compétences exercées. Tandis que les médecins poursuivent leurs études pendant 9 à 11 ans après l'obtention du baccalauréat, les sages-femmes sont diplômées au terme d'un cursus de 5 ans et les auxiliaires médicaux après 3 ans.
De cette organisation résulte une faible continuité entre les compétences et les niveaux de responsabilité reconnus aux médecins d'une part, et aux autres professions de santé d'autre part. En d'autres termes, on dispose, d'un côté, de professionnels très qualifiés et qui peuvent effectuer tous types d'actes, et, de l'autre, de professionnels au niveau de qualification sensiblement moins élevé et dont le champ de compétences est très limité. Les qualifications intermédiaires se trouvent en revanche pratiquement absentes de cette organisation. Parmi les professions paramédicales, il n'existe que très peu de métiers de santé effectuant cinq ans d'études après le baccalauréat (il s'agit des infirmiers spécialisés en anesthésie et en chirurgie). Il existe donc un vide dans la chaîne des compétences en matière de soins, qui conduit les médecins à endosser des compétences qui ne nécessiteraient pas un niveau de formation aussi élevé.
Cette situation est fortement dommageable à l'attractivité des métiers de la santé, ainsi qu'à l'efficacité du système de soins. Les aspirations des jeunes professionnels sont en effet aujourd'hui en profonde évolution. Il semble que les nouvelles générations de médecins tendent à organiser différemment leur activité, ce qui se traduit par une diminution du temps médical et par une préférence pour l'exercice au sein de structures collectives, qui facilitent la permanence des soins. Les autres professions médicales et paramédicales, quant à elles, réclament davantage de reconnaissance, d'autonomie et de possibilités d'évolution de carrière - ainsi que l'a récemment montré, et à juste titre, le mouvement de revendication des sages-femmes. En raison du cloisonnement des compétences, toute progression de leur carrière dans le domaine du soin est cependant impossible : l'avancement se fait le plus souvent dans des fonctions managériales ou dans l'enseignement. Cette situation n'est satisfaisante ni du point de vue des attentes de ces professionnels, ni sur le plan de la valorisation des compétences acquises.
Dans ce contexte, une meilleure répartition des compétences entre les médecins et les autres professionnels de santé aurait plusieurs effets positifs. Elle permettrait tout d'abord un important gain de temps médical, qui pourrait être recentré sur les situations pathologiques nécessitant véritablement l'intervention des médecins. La pratique de ces derniers pourrait alors être mieux orientée vers les actes sur lesquels leur compétence apporte une véritable plus-value. Une telle évolution permettrait dans le même temps d'enrichir la pratique des autres professions médicales et paramédicales. L'ensemble des professions médicales et paramédicales pourrait ainsi faire l'objet d'une requalification par le haut.
Une telle évolution aurait également un effet positif sur la qualité des soins offerts aux patients. Du développement des affections chroniques, notamment les cancers et les maladies cardio-vasculaires, et de la progression des pathologies liées au vieillissement résulte une évolution des besoins des malades vers une prise en charge plus globale et de plus grande proximité. Ceux-ci se trouvent en effet confrontés à un parcours de soins de plus en plus complexe dans le cadre d'une spécialisation grandissante de la prise en charge. Les consultations répétées de médecins spécialistes pour des actes rapides et de simple routine, dans des centres hospitaliers souvent éloignés de leur domicile, tendent à désorganiser le quotidien des malades. En outre, des inégalités persistantes dans l'accès aux soins de premiers recours sont toujours constatées sur le terrain. Dans le Nord-Pas-de-Calais, où nous avons effectué un déplacement, un délai pouvant aller jusqu'à 18 mois est nécessaire pour obtenir une consultation en ophtalmologie.
Une réorganisation de l'offre de soins qui confierait davantage de compétences aux professionnels de proximité que constituent par exemple les infirmiers ou les orthoptistes pourrait permettre de répondre efficacement à ces attentes. Il est probable que l'on assiste au cours des prochaines années à une augmentation de l'importance des fonctions de suivi et de surveillance ainsi que du nombre de certains actes techniques simples qui, dans le cadre juridique actuel, ne peuvent être assurés que par un médecin (notamment pour des pathologies chroniques stabilisées telles que le diabète). Certaines de ces missions pourraient cependant tout à fait être prises en charge par d'autres professionnels de santé dans des conditions satisfaisantes : ainsi, plusieurs protocoles de coopérations tendant à confier aux personnels infirmiers la réalisation d'examens de surveillance, la prescription d'examens de bilan ou encore l'adaptation de posologies médicamenteuses ont été bien accueillis par les malades en même temps qu'ils ont prouvé leur efficacité.
Partant de ce constat, nous avons identifié plusieurs séries de propositions qui, à plus ou moins long terme, pourraient permettre de valoriser l'ensemble des professions de santé tout en améliorant la qualité et l'efficacité des soins.
Un premier ensemble de préconisations viserait à développer une prise en charge graduée des patients en améliorant la continuité de la hiérarchie des professions de santé, dans le sens des recommandations qui nous ont été présentées par le Professeur Berland.
Cette ambition devrait se traduire dans un premier temps par une stabilisation des compétences dévolues aux métiers socles, c'est-à-dire aux professions actuellement existantes, en procédant, le cas échéant, à quelques ajustements et actualisations permettant d'assurer la sécurité juridique de certaines pratiques constatées sur le terrain et que l'état des textes ne prendrait pas en compte.
Cette réflexion de court terme devrait notamment permettre de clarifier plusieurs questions problématiques. Celle, tout d'abord, du statut des radiophysiciens, qui interviennent dans les pratiques radiologiques médicales aussi essentielles que la radiothérapie, la médecine nucléaire thérapeutique ou le radiodiagnostic sans être cependant reconnus comme profession de santé par le code de la santé publique. Celle, ensuite, de l'organisation de la filière visuelle, au sein de laquelle les compétences sont éclatées au sein d'un véritable millefeuille de professions qui se sont développées parallèlement et sans véritable cohérence d'ensemble : ophtalmologistes (pratiquant ou non la chirurgie), orthoptistes, optométristes et opticiens. Nous avons eu l'occasion, lors de notre déplacement dans le Nord-Pas-de-Calais, de rencontrer un médecin ophtalmologiste à l'origine d'un protocole de coopération avec des orthoptistes qui donnait des résultats très satisfaisants, notamment en termes d'accès aux soins primaires. Sans préjuger de la place accordée aux optométristes, qui ne sont pas pour l'heure reconnus dans le code de la santé publique mais constituent une profession très courante à l'étranger, il nous semble indispensable de conforter la place des orthoptistes. Enfin, la question de la revalorisation du statut des sages-femmes, auxquelles il revient bien souvent en pratique d'assurer l'intégralité des accouchements, doit être posée.
Dans un deuxième temps, il nous semble nécessaire de s'engager résolument sur la voie de la création de professions intermédiaires. Il ne s'agit pas bien sûr de créer un niveau de complexité supplémentaire dans la hiérarchie des professions de santé : une telle démarche impliquerait que les contours de ces nouveaux métiers fassent l'objet d'une définition prospective en amont, en identifiant les nouveaux besoins du système de santé et les continuités à assurer entre les diverses professions existantes. La mise en place de tels métiers devrait prioritairement passer par une élévation du niveau de compétence des professions socles et la définition de pratiques avancées. A ce titre, la profession d'infirmier clinicien, qui existe déjà au Canada et aux Etats-Unis depuis les années 1960 avec des résultats très satisfaisants (selon une étude conduite en 2010 par l'OCDE), constitue une piste intéressante.
La définition juridique du périmètre des compétences attribuées à ces nouvelles professions d'expertise pourrait, pour les professionnels qui le souhaitent, prendre la forme de missions. Je vous rappelle qu'à l'heure actuelle, l'exercice des professions de santé non médicales est juridiquement borné par une liste limitative d'actes ; il ne semble pas opportun de revenir aujourd'hui sur ce principe pour les métiers socles, dans la mesure où il présente l'avantage de stabiliser et de sécuriser les compétences reconnues aux différentes professions de santé. Le droit d'opter pour des missions de santé pourrait cependant permettre aux nouvelles professions de bénéficier d'un cadre plus souple, plus responsabilisant et mieux adapté à une prise en charge intermédiaire des patients recouvrant notamment des missions de suivi, de surveillance, de conseil d'adaptation éventuelle de prescriptions avec un encadrement décisionnel strict.
Une telle évolution, dont nous mesurons l'ambition, ne sera possible qu'à la condition que l'offre de formation soit adaptée en conséquence. Cette adaptation devra bien sûr concerner la formation initiale, qui devra permettre aux nouvelles professions intermédiaires d'acquérir les connaissances nécessaires à la mise en oeuvre du référentiel de compétences préalablement défini. Plusieurs initiatives intéressantes ont d'ores et déjà été lancées en ce sens, notamment avec le master en « Sciences cliniques infirmières » cohabilité entre l'Ecole des hautes études en santé publique et l'Université d'Aix-Marseille - étant entendu qu'à l'heure actuelle, les diplômes sanctionnant cette formation ne constituent cependant que des diplômes universitaires et ne sont pas reconnus comme diplôme d'exercice. Il nous semble par ailleurs indispensable de renforcer et de développer la formation continue de l'ensemble des professionnels de santé. Il s'agirait en premier lieu d'assurer l'actualisation régulière des compétences dans un contexte où les connaissances et les techniques médicales évoluent très vite et alors que l'hyperspécialisation croissante des disciplines pose un véritable défi. Ce développement permettrait en outre de favoriser la montée en compétence des professionnels qui souhaitent s'orienter vers des pratiques avancées, à tous les niveaux de la hiérarchie et à tous les stades de leur carrière.
La position exprimée par la ministre des affaires sociales et de la santé le 23 septembre dernier, lors de la présentation de la stratégie nationale de santé, nous semble aller dans ce sens. Celle-ci a en effet déclaré que « demain, nous développerons les pratiques avancées, à partir d'un métier socle, et nous accélérerons la délégation de tâches, ainsi que la création de nouveaux métiers, par exemple d'infirmier clinicien. Dès 2014, mes services, en lien avec ceux de [la ministre de l'enseignement supérieur et de la recherche], travailleront avec les professionnels de santé pour identifier ces pratiques avancées et ces nouveaux métiers ».
Nous souhaitons enfin souligner que ces réflexions sur la répartition des compétences doivent aller de pair avec une réflexion portant plus spécifiquement sur le statut des professions de santé, les deux questions étant intimement liées. Il sera sans doute indispensable au cours des prochaines années de faire évoluer en partie le mode de rémunération des professionnels, qui n'est pas adapté à la coopération aux seins d'équipes ni à une organisation juridique sur le modèle des missions de santé. Les expérimentations menées dans le cadre de l'article 51 de la loi HPST ont permis de constater que la rémunération à l'acte constituait un frein majeur à l'évolution de la répartition des tâches. Les initiatives les plus pérennes en la matière sont d'ailleurs favorisées dans les structures fonctionnant sur un modèle salarial, qui permet de rémunérer les professionnels délégataires de certaines tâches même en l'absence d'acte spécifiquement reconnu dans la nomenclature. Si l'expérimentation des nouveaux modes de rémunération (NMR), mise en place par la loi de financement de la sécurité sociale pour 2008, est positive et permet de penser un nouveau mode de financement des équipes, elle reste cependant limitée et la question de sa pérennité demeure posée. La question pourra également être posée d'instituer un statut pour les équipes de professionnels libéraux.
J'aimerais enfin insister sur la nécessité de clarifier deux questions qui se posent aujourd'hui avec une grande acuité dans nos hôpitaux : celle, d'une part, de la place des médecins étrangers et celle, d'autre part, du développement de l'intérim médical. Ainsi que l'a récemment montré le rapport remis par notre collègue député Olivier Véran, la difficulté croissante de recrutement de praticiens hospitaliers et la perte de plusieurs professionnels parmi les plus expérimentés qui choisissent l'exercice libéral intérimaire à l'hôpital doit conduire à une réflexion sur le statut et le déroulement de carrière des praticiens hospitaliers. L'hôpital public continue en effet de s'appuyer sur les médecins titulaires d'un diplôme extra-européen sans leur offrir plus qu'un statut précaire et peu de possibilités de carrière. Il est parallèlement contraint, faute de praticiens, de recourir à des praticiens libéraux aux exigences financières parfois excessives. Cette situation pose la question de l'équité entre les professionnels hospitaliers, et, partant, de la possibilité d'un véritable fonctionnement en équipe.
M. Alain Milon, rapporteur. - En conclusion, il nous paraît important de souligner que les coopérations entre professionnels de santé sont un développement naturel du travail en équipe et que, par le biais de l'article 51 de la loi HPST, elles peuvent être un moyen de faire évoluer les prises en charge dans l'intérêt des patients. Il importe toutefois de simplifier le mécanisme existant et d'avancer sur plusieurs questions : rôle de professionnels, rémunération, statut, nouvelles professions de santé, sur lesquelles les attentes des professionnels de santé sont fortes.
Les propositions que nous formulons, à court ou moyen terme, ont pour but de permettre d'accompagner l'évolution des mentalités et des pratiques en s'appuyant sur le dialogue avec l'ensemble des professionnels de santé. Il s'agit de trouver le véhicule législatif le plus adapté à leur mise en oeuvre.
Mme Catherine Deroche. - Je vous présente mes félicitations pour ce rapport intéressant et très attendu. Certains d'entre nous avaient déjà eu l'occasion d'aborder ce thème à travers l'exemple des infirmières cliniciennes au Québec lors du déplacement effectué par la commission en juin dernier. Il me semble qu'un point d'étape était nécessaire sur l'application de l'article 51 de la loi HPST après quelques années de mise en oeuvre.
La question des sages-femmes constitue le symbole des difficultés liées au statut des professions intermédiaires. Il s'agit en effet d'une profession médicale, ainsi que vous l'avez rappelé, mais dont le statut s'apparente davantage en pratique à celui des paramédicaux. Elles apparaissent même transparentes en ce qu'aucune cotation adaptée n'est associée aux actes qu'elles effectuent, alors même que ce sont bien souvent elles qui réalisent les accouchements. Les radiophysiciens font également face au problème de la reconnaissance de leur statut.
Une clarification doit par ailleurs être apportée sur les professions de la filière visuelle, et notamment sur la place de l'optométriste. Nous travaillons sur ce champ dans le cadre de la loi sur la consommation, examinée en ce moment en second lecture par le Sénat : j'aimerais souligner à ce propos que ce véhicule législatif me semble peu adapté à une question médicale et de santé publique, et qui ne peut être réduite à son aspect marchand.
Enfin, le débat sur le paiement à l'acte est ancien. Il me semble clair qu'il n'est plus adapté au cadre d'exercice actuel.
M. Jean-Noël Cardoux. - Je m'associe aux remerciements exprimés pour ce rapport, qui rejoint sur plusieurs aspects le travail précédemment engagé par le groupe de travail relatif à la présence médicale sur l'ensemble du territoire. Les transferts d'actes entre professions de santé figuraient notamment parmi les pistes avancées. Avez-vous eu l'occasion de réfléchir à la question des pharmaciens, qui souhaitent entrer dans une logique de conseil auprès des patients ? Qu'en est-il par ailleurs de la télémédecine, et quel devrait être le niveau de formation des professionnels auxquels serait confiée la réalisation de consultations de ce type ? Des maisons de santé regroupant des professionnels paramédicaux peuvent être installées dans les communes rurales et pourraient fonctionner sur ce modèle.
M. René-Paul Savary. - Existe-t-il des exemples de pratiques avancées à l'étranger ? Il me semble que si la profession d'infirmier clinicien était introduite dans le système français, leur formation devrait passer par la filière médicale - et je conçois que ce mode de formation des infirmiers puisse être assez révolutionnaire par rapport à celui qui existe actuellement. Il poserait en tous cas la question du numerus clausus des professionnels, dont je souligne encore une fois ici qu'il ne me paraît pas adapté.
Je partage par ailleurs vos réflexions sur l'évolution du mode de rémunération. La mise en place de rémunérations complémentaires au paiement à l'acte me semble être une piste adaptée. Il faut tenir compte du fait que les patients peuvent faire face différemment à une même pathologie, notamment selon leur niveau social et intellectuel, et qu'il faut assurer à tous un traitement égalitaire.
Mme Marie-Thérèse Brughière. - Vous avez évoqué la question du temps médical : je pense qu'il faut tenir compte des charges administratives, qui sont souvent importantes. Certaines secrétaires médicales sont capables de prendre des initiatives, comme par exemple rappeler aux patients la liste des examens à effectuer entre deux rendez-vous, ce qui permet de dégager du temps médical. Sur la situation des sages-femmes, je sais pour l'avoir moi-même observé à l'hôpital que ce sont le plus souvent les sages-femmes qui assurent l'intégralité des accouchements.
Mme Patricia Schillinger. - Avez-vous réfléchi à la mise en place de nouvelles règles d'installation des médecins généralistes en fonction du nombre d'habitants de chaque zone géographique, sur le modèle de celles qui existent pour les pharmacies ? La bonne répartition des professionnels sur le territoire constitue une condition de réussite des coopérations.
Mme Annie David, présidente. - Je regrette moi aussi que notre commission n'ait pas pu se pencher sur les questions relatives à la filière visuelle, qui ont été abordées au cours de l'examen du projet de loi relatif à la consommation. Celui-ci a été enrichi en cours d'examen et nous n'en avions pas été antérieurement saisis.
Mme Catherine Génisson, rapporteure. - Nous avions, comme M. Cardoux, envisagé d'abord les coopérations comme un moyen de répondre à la question de la désertification médicale. Mais nous avons abandonné cette approche, car il me semble que ce qu'apportent d'abord les coopérations, c'est une amélioration de la prise en charge des malades et un enrichissement des perspectives de carrière des professionnels de santé dans le soin, en mettant fin à la rigidité du système actuel.
S'agissant du niveau de niveau de formation des professionnels qui participent à la télémédecine, il me semble qu'il faut que tant celui qui est présent du côté du patient que celui qui fait la consultation soient au plus haut niveau. Je me demande s'il ne vaut pas mieux que la consultation soit faite par un professionnel de santé, même non médecin, formé plutôt que d'avoir recours à la mécanisation. Il est très important en tous cas de ne pas négliger l'interrogatoire qui permet de bien établir la pathologie dont souffre le patient.
En ce qui concerne le paiement à l'acte, il nous est apparu souvent comme un obstacle majeur au développement des coopérations et des parcours de soins. Il ne saurait être question de nous passer du paiement à l'acte mais il faut développer les forfaitisations et le paiement aux équipes.
Mme Deroche a abordé la question des revendications des sages-femmes. Je pense qu'il est urgent de faire correspondre leur statut à la réalité de leur rôle. Elles n'ont pas aujourd'hui la reconnaissance qui devrait être la leur.
Enfin, sur la question du numerus clausus, je constate qu'il n'y a jamais eu autant de médecins en France qu'aujourd'hui. Le problème est plutôt de parvenir à une organisation harmonieuse des professions, avec la reconnaissance de l'infirmière clinicienne notamment, et de parvenir à une installation équilibrée des praticiens sur l'ensemble du territoire. Je ne suis pas sûre que l'augmentation du numerus clausus permette de pallier la désaffection pour les spécialités auparavant nobles (chirurgie, obstétrique, anesthésie) et aujourd'hui délaissées.
M. Alain Milon, rapporteur. - Pour répondre à Jean-Noël Cardoux, je confirme que les pharmaciens n'étaient pas inclus dans le champ de l'article 51 de la loi HPST mais que la proposition de loi Fourcade a permis de mettre en place d'autres formes de coopération les incluant.
S'agissant de l'installation des pharmacies, il faut bien garder présent à l'esprit qu'il s'agit d'une interdiction de s'installer dans un bassin de population déjà desservi par une pharmacie, mais qu'il n'existe aucune obligation d'installation.
LISTE DES PERSONNES AUDITIONNÉES
(par ordre chronologique)
• Thierry Amouroux, s ecrétaire général du SNPI CFE-CGC
• Raymond Le Moign , sous-directeur des ressources humaines du système de santé, et Marie-Andrée Lautru , chargée de mission à la sous-direction des ressources humaines du système de santé, au ministère des affaires sociales et de la santé
• Yann Bourgueil , directeur de l'Institut de recherche et documentation en économie de la santé (Irdes)
• Edouard Couty , président de la FHF Rhône-Alpes
• Jean-Luc Harousseau , président, et Dominique Maigne , directeur de la Haute Autorité de santé (HAS)
• Roselyne Vasseur , directrice des soins de l'AP-HP
• Dr Frédérique Maindrault-Goebel , praticien hospitalier, oncologie Hôpital Saint-Antoine
• Dr Claude Leicher , président et Dr Gilles Urbejtel , trésorier MG France
• Dr Michel Chassang , président de la CSMF
• Dr Philippe Cuq , Le Bloc, coprésident de la Confédération des syndicats médicaux français (CSMF)
• Dr Roger Rua , président et Dr Eric Henry , secrétaire général du Syndicat des médecins libéraux (SML)
• Pierre De Haas de la Fédération des maisons et pôles de santé (FFMPS)
• Dr Jacques Lucas , vice-président et Dr François Simon de l'Ordre des médecins
• Dr Didier Borniche , président, Karim Maneri , secrétaire général de l'Ordre des infirmiers
• Marie-Josée Keller , présidente de l'Ordre des sages-femmes, Alain Bissionnier , juriste
• Dr Christian Couzinou , président de l'Ordre des chirurgiens-dentistes
• Dr Jean-Paul David , président, Pascale Mathieu , secrétaire générale de l'Ordre des masseurs-kinésithérapeutes
• Claude Rambaud , présidente, et Sylvain Fernandez-Curiel , chargé de mission santé, du Collectif interassociatif sur la santé (Ciss)
• Pr Yvon Berland , président de l'Observatoire national de la démographie des professions de santé (ONDPS), et Anny Golfouse , secrétaire générale
• Claude Evin , directeur général de l'ARS Ile-de-France
• Dr Jean-Martin Cohen Solal , délégué général, Kulmie Samantar , directeur général du Synom, Dr Emmanuelle Sharps , directrice adjointe au Centre de santé MGEN, et Vincent Figureau , responsable du département des relations institutionnelles nationales de la Mutualité Française (FNMF)
• Jean-Christophe Niel , directeur général de l'ASN
• Agnès Buzyn , présidente de l'Institut national du cancer (INCa)
• Table ronde des syndicats infirmiers :
- Coordination nationale infirmière (CNI) : Nathalie Depoire , présidente , Régine Wagner , trésorière
- Fédération nationale des infirmiers (FNI) : Philippe Tisserand , président
- Organisation nationale des syndicats d'infirmiers libéraux : Jean-Louis Bouvet , secrétaire général, Anick Sanhes
• Table ronde des syndicats infirmiers (professions spécialisées) :
- Union nationale des associations d'infirmiers de bloc opératoire diplômés d'Etat (Unaibode) : Brigitte Ludwig , présidente, Aline Dequidt-Martinez , présidente de l'association des écoles d'Ibode, l'AEEIBO, Jean-Christophe Boyer , conseil juridique
- Syndicat national des infirmiers anesthésistes (Snia) : Jean-Marc Serrat , président, Simon Taland , secrétaire général
- Association nationale des puéricultrices et des étudiantes (ANDPE) : Elisé Guises , vice-présidente
- Association française des infirmiers de cancérologie (Afic) : Pascale Dielenseger , présidente, Marie Bombail , membre du conseil d'administration
• Orthoptistes et optométristes :
- Syndicat national autonome des orthoptistes (Snao) : Laurent Milstayn , président, Maria Plaza , secrétaire générale
- Syndicat des orthoptistes de France (SOF) : Nicole Jeanrot , présidente, Valérie Ducret , secrétaire générale adjointe
- Association des optométristes de France (AOF) : Philippe Verplaetse , président
- Syndicat national des optométristes (SNO) : Jean-François Marinacce , président
• Groupe Krys : Jean-Pierre Champion , directeur général
• Table ronde des intersyndicales hospitalières :
- Syndicat national des praticiens hospitaliers anesthésistes-réanimateurs (SNPHAR) : Nicole Smolski , présidente, Dr Bertrand Mas , Dr Mikael Agopiantz
- Intersyndicat national des praticiens hospitaliers (INPH) : Jean-Michel Badet , vice-président, Alain Jacob , délégué général
- Syndicat national des médecins chirurgiens spécialistes et biologistes des hôpitaux publics (SNAMHP) : Pr Sadek Beloucif , président, Christophe Segouin , chargé de mission
- Coordination médicale hospitalière (CMH) : Norbert Skurnik , président, François Fraisse , réanimateur
- Confédération des praticiens des hôpitaux (CPH) : Denis Cabazan , anesthésiste
• Mathilde Lignot-Leloup , directrice déléguée à la gestion et à l'organisation des soins (DDGOS) de la Caisse nationale d'assurance maladie des travailleurs salariés (Cnamts)
DÉPLACEMENT DE LA MISSION D'INFORMATION À LILLE
• ARS Nord-Pas-de-Calais
Elisabeth Lehu
, référente
régionale coopérations interprofessionnelles
Dinu
Stanescu
, ophtalmologiste à l'origine du protocole
autorisé en région
Véronique Yvonneau
,
directrice adjointe à la direction de l'offre de
soins
Gilbert M'Bock
, médecin
généraliste à la MSP de Denain
• Centre Oscar Lambret
Monique Blondel, coordinatrice générale des
soins
Marie-Pierre Chauvet, sénologue
• Service de diabétologie du
CHRU
Pr Pierre Fontaine
* 1 Hôpital cherche médecins, coûte que coûte Essor et dérives du marché de l'emploi médical temporaire à l'hôpital public, décembre 2013.
* 2 Yann Bourgueil, Philippe Le Fur, Julien Mousquès, Engin Yilmaz, La coopération entre médecins généralistes et infirmières pour le suivi des patients diabétiques de type 2. Évaluation médico-économique de l'expérimentation ASALEE, IRDES, 2008.
* 3 Cette présentation n'inclut pas les professions de la pharmacie, parmi lesquelles les pharmaciens disposent d'une habilitation monopolistique sur la vente de médicaments, tandis que les préparateurs en pharmaciens exercent leurs compétences sous leur contrôle.
* 4 L. Hénart, Y. Berland, D. Cadet, Rapport relatif aux métiers en santé de niveau intermédiaire, Professionnels d'aujourd'hui et nouveaux métiers : des pistes pour avancer, janvier 2011.
* 5 Directive 97/43/Euratom du Conseil du 30 juin 1997 relative à la protection sanitaire des personnes contre les dangers des rayonnements ionisants lors d'expositions à des fins médicales.
* 6 Arrêté du 19 novembre 2004 relatif à la formation, aux missions et aux conditions d'intervention de la personne spécialisée en radiophysique médicale.
* 7 Arrêté du 6 décembre 2011 relatif à la formation et aux missions de la personne spécialisée en radiophysique médicale et à la reconnaissance des qualifications professionnelles des ressortissants étrangers pour l'exercice de ces missions en France
* 8 Société française de radiothérapie oncologique, Livre blanc de la radiothérapie en France, Douze objectifs pour améliorer un des traitements majeurs du cancer, 2013.
* 9 M. Delamaire et G. Lafortune, Les pratiques infirmières avancées : une description et une évaluation des expériences dans 12 pays développés, OCDE (direction de l'emploi, du travail et des affaires sociales), 2010.