B. UNE NÉCESSAIRE RECOMPOSITION DE L'OFFRE DE SOLUTIONS DE PRISE EN CHARGE
Le phénomène des prises en charge de personnes handicapées en Belgique appelle comme réponse prioritaire l'amélioration de la logique de parcours, chantier sur lequel le Gouvernement, à la suite du rapport Piveteau, semble porter l'essentiel de ses efforts. Vos rapporteurs reconnaissent la priorité à apporter aux cas de ruptures de parcours et ont d'ailleurs formulé des propositions allant dans ce sens. Il leur paraît important, en plus de la réforme ambitieuse de la tarification déjà engagée, d'accompagner l'effort d'intensification et de requalification de l'offre médico-sociale adressée aux personnes handicapées . En effet, l'origine des ruptures de parcours ne se limite pas aux entraves opposées aux personnes handicapées par la gestion des établissements, mais se trouve également dans le cadre normatif contraignant dans lequel ces derniers évoluent .
1. Lutter contre les freins à la recomposition de l'offre
a) Poursuivre la réforme de la procédure d'appel à projet
(1) Un bilan en demi-teinte
|
La procédure d'appel à projet Instaurée en 2009 par la loi Hôpital, patients, santé et territoires (HPST) 56 ( * ) , la procédure d'appel à projet 57 ( * ) (AAP) a été conçue pour mieux faire correspondre l'offre médico-sociale issue des différents schémas de planification et les projets de transformation et d'extension des établissements. Avant son instauration, les différentes mutations de l'offre dépendaient principalement de l'initiative des établissements, qui déposaient leurs projets auprès du comité régional de l'organisation sociale et médico-sociale (Crosms) pour sa validation. Outre qu'elle soumettait l'offre aux seules impulsions des établissements, cette procédure posait un problème de transparence et, en favorisant la seule initiative des acteurs existants, compliquait l'implantation d'acteurs nouveaux. Inversant le principe, la procédure d'AAP donne exclusivement aux autorités de tarification et de contrôle la possibilité de soumettre à la concurrence, sur la base d'un cahier des charges établi par elles, les projets d'autorisation, de transformation et d'extension. Après examen des candidatures par une commission de sélection des appels à projets (récemment renommée commission d'information et de sélection) placée auprès de chaque autorité, composée de représentants des usagers et de représentants des gestionnaires d'établissement avec voix consultative, l'autorité rend la décision. Ce changement de procédure, en rendant l'initiative à l'autorité publique, vise à donner plus de cohérence à l'offre médico-sociale, en l'inscrivant véritablement dans les besoins définis de façon collective par la planification. Par la publication du cahier des charges, elle permet également d'apporter de la visibilité aux promoteurs de projet ainsi qu'aux financements et aux délais attendus. |
Malgré les avancées qu'elle a permises, force est de constater que le bilan de la procédure d'AAP est en demi-teinte. La CNSA indique que seulement 70 % des objectifs fixés dans les plans initiaux pour les créations de places ont été atteints. Certains appels à projet ont été annulés ou temporisés par les ATC, souveraines en la matière, sans que la raison en soit communiquée. Depuis 2009, on note une baisse importante de la dynamique des appels à projet.
Plusieurs raisons intrinsèques à la procédure peuvent être évoquées. Les établissements n'ayant plus la maîtrise des mutations de l'offre, ils peuvent se trouver moins enclins à répondre à des AAP qu'ils n'ont pas eux-mêmes impulsés et qui peuvent se montrer très contraignants. De plus, leur participation à la commission de sélection des appels à projet se résume à une voix consultative. Ensuite, le délai de candidature à la sélection , de 60 à 120 jours 58 ( * ) , est jugé beaucoup trop court par les acteurs et ne permet la candidature que de gestionnaires d'établissement de taille importante et capables d'anticiper. Enfin, le pouvoir discrétionnaire presque absolu dont dispose l'ATC sur les délais après sélection peut décourager certains candidats : en Ile-de-France, il s'écoule en moyenne quatre à cinq ans entre la sélection sur appel à projet et l'ouverture de places. Selon la Fegapei, les ARS et les conseils départementaux décident seuls des reports de calendrier sans les motiver.
En réalité, les retards dans les livraisons de places sont essentiellement liés aux recours systématiques enclenchés par les candidats malheureux, ainsi qu'aux recours déposés par les riverains directement concernés par l'installation de la structure . Dans certains territoires, la rareté et le coût du foncier viennent s'ajouter à ces freins.
|
Proposition n° 30 : rallonger le délai de candidature à la sélection des appels à projet ; réaffirmer la nature non suspensive des recours enclenchés par les tiers. |
Une autre raison explique le ralentissement du rythme des appels à projet : l'extension du champ des exonérations .
(2) Une extension progressive du champ de l'exonération d'appel à projet
Prenant en compte le fait que la procédure d'appel à projet, en raison des délais et des lourdeurs qu'elle entraînait, ne pouvait s'exercer pour les projets de petite envergure, la loi HPST a prévu que le projet en soit exonéré s'il ne dépassait pas un certain seuil , défini par décret. Ce seuil « correspond à une augmentation d'au moins 30 % de la capacité de l'établissement ou du service, quel que soit le mode de définition de la capacité de l'établissement ou du service prévu par les dispositions du code pour la catégorie dont il relève 59 ( * ) . » Deux autres exonérations concernaient également les « opérations de regroupement d'établissements ou de services sociaux et médico-sociaux [...] si elles n'entraînent pas des extensions de capacités supérieures au seuil prévu » et les « projets de transformation d'établissements ou de services ne comportant pas de modification de la catégorie des bénéficiaires de l'établissement ou du service ».
La loi relative à l'adaptation de la société au vieillissement 60 ( * ) a opéré une extension significative du champ de l'exonération. Elle y ajoute d'abord les « projets d'extension de capacité des établissements et services médico-sociaux n'excédant pas une capacité de dix places ou lits, inférieurs à un seuil fixé par décret 61 ( * ) ». Surtout, elle y inclut, toujours sous réserve du seuil de 30 %, les « projets de transformation d'établissements et de services avec modification de la catégorie des bénéficiaires de l'établissement ou du service » et les « projets de transformation d'établissements de santé [...] en établissements ou services sociaux et médico-sociaux », à la condition de la signature d'un Cpom par les établissements concernés . Cette inflexion notable, dont les effets ne peuvent encore clairement se mesurer, est très favorablement perçue par vos rapporteurs : les établissements signataires d'un Cpom se voient exonérés de la procédure d'appel à projet dans le cas où ils viseraient une modification de leur agrément de prise en charge et dans le cas où ils prévoiraient une mutation du sanitaire vers le médico-social. Ces dispositions, en encourageant la signature d'un Cpom ainsi qu'un redéploiement plus souple de l'offre, vont dans le sens souhaité d'une offre plus mobile et plus attentive aux besoins.
Des clarifications récentes ont été apportées par un décret du 15 juin 2016 62 ( * ) . Les opérations de transformation d'ESMS n'entraînant pas de modification de la catégorie de bénéficiaires sont toujours exonérées. Le décret précise qu'il s'agit d'une « modification des prestations dispensées ou des publics destinataires figurant à l'acte d'autorisation , sans que cette modification emporte un changement au regard de l'alinéa dont relève l'établissement ou le service parmi les 1° à 16° du I de l'article L. 312-1 [c'est-à-dire de sa dénomination] ». Certains ESMS relevant de la compétence exclusive du président du conseil départemental, sont désormais également dispensés de la procédure d'appel à projet. Les projets n'entrainant pas une augmentation de plus de 30 % de la capacité autorisée restent exonérés de la procédure ; le décret apporte une précision importante pour le cas où « la capacité de l'établissement ou du service n'est pas exprimée par un nombre de places ou de lits, de personnes accueillies ou accompagnées, de prestations délivrées ou de durées d'intervention ». Dans cette hypothèse, le seuil de 30 % correspond à une augmentation des produits de la tarification induite par le projet et déterminée au regard des dotations annuelles prévisionnelles.
En plus des extensions non importantes et des transformations conditionnées d'ESMS, il existe une procédure plus légère d'appel à candidature pour les unités mobiles ou plateformes externalisées de pôles de compétences 63 ( * ) , qui ne débouchent pas sur des créations « infrastructurelles » de places. Enfin, les appels à projet « innovants ou expérimentaux » peuvent faire l'objet d'un cahier des charges allégé.
Les multiples assouplissements apportées à la procédure d'appel à projet visant à faciliter les extensions et les transformations des ESMS vont tous dans le bon sens et vos rapporteurs ne peuvent que vivement encourager les ARS à s'en saisir. Les appels à projet expérimentaux et les transformations d'établissements sanitaires en établissements médico-sociaux sous réserve de la signature d'un Cpom leur semblent être les deux principaux leviers à privilégier.
|
Proposition n° 31 : encourager dans les territoires le déploiement d'appels à projet expérimentaux ou d'appels à projet portant transformation d'un établissement sanitaire en établissement médico-social. |
b) Assouplir la notion d'agrément afin de diversifier l'offre au sein d'un même établissement
(1) Favoriser le pluri-agrément des établissements médico-sociaux
Pour le cas des établissements médico-sociaux, la notion d'agrément , mentionnée aux côtés de celle d'autorisation dans le CASF, n'y fait pas pourtant l'objet d'une définition précise. Les auditions conduites ont permis de clarifier cette distinction, sans que cette dernière n'ait pu être confirmée par aucun texte. L'autorisation, délivrée par l'ATC pour une durée de quinze ans, est l'acte par lequel la structure acquiert son existence juridique et matérielle ; elle est accordée à la suite d'une procédure d'appel à projet 64 ( * ) au cours de laquelle est vérifiée la compatibilité du projet de l'établissement avec le SROMS. L'agrément, également délivré par l'ATC et renégociable à chaque échéance contractuelle, serait l'acte par lequel une structure est autorisée à fournir un type de prestation ou de soins particulier (vos rapporteurs ont ainsi pu relever des « agréments pour une Mas », des « agréments autisme » ou encore des « agréments pour une structure handicap rare »). Autorisation et agrément se confondent lorsque la structure fait le choix d'une mono-spécialisation, mais se distinguent dans le cas contraire.
La renégociation du Cpom offrirait donc à l'ATC un pouvoir de redéfinition du projet d'établissement et inciterait à sa diversification. Il est en effet souhaitable, parallèlement à la préconisation de mise en réseau des établissements exprimée ci-dessus, de favoriser les structures à agréments multiples, afin d'assurer à la personne handicapée la plus grande continuité de parcours en fonction de l'évolution de ses besoins. En effet, les principes qui doivent prévaloir en matière de prise en charge sont la souplesse et le primat du projet de vie de la personne handicapée sur le projet d'établissement . Vos rapporteurs sont néanmoins bien conscients que, pour prospérer comme structure intégrée, il faut pouvoir compter sur un effet taille et une trésorerie de départ assez importante.
La première mesure à prendre dans cette direction serait d' alléger les obstacles administratifs au pluri-agrément : un exemple emblématique est celui de la fondation John-Bost qui, pour son implantation en Dordogne, regroupe deux établissements dont chacun a pu se voir délivrer trois agréments, à chaque fois par l'ARS, et qui doivent donner lieu à la rédaction de trois rapports annuels d'activité différents (soit un total de six rapports).
|
Un exemple de pluri-agrément : la fondation John-Bost Créée en 1848 par le pasteur John Bost, la fondation John-Bost est une institution sanitaire et médico-sociale protestante à but non lucratif, reconnue d'utilité publique depuis 1877. La fondation accueille et soigne des personnes (enfants, adolescents, adultes) souffrant de troubles psychiques et de handicap physique et/ou mental, ainsi que des personnes âgées dépendantes, dont l'état nécessite une vie sociale adaptée. Elle dispose d'environ 1 500 places, réparties dans 34 établissements ou services sanitaires et médico-sociaux. Elle réunit ainsi une dizaine de types de structures : maison de santé pour maladies mentales (MSMM), maison d'accueil spécialisée, foyer d'accueil médicalisés, foyer de vie, centre d'initiation au travail et à la vie sociale (CITVS), foyer d'hébergement de travailleurs handicapés, service d'éducation spéciale et de soins à domicile (Sessad), institut médico-éducatif (IME) et établissement d'hébergement pour personnes âgées dépendantes (Ehpad). |
La seconde mesure, plus ambitieuse, consisterait à favoriser l'adaptation des établissements aux besoins des personnes par différents vecteurs que sont la polyvalence des éducateurs, la pluridisciplinarité, la diversité des outils méthodologiques... et qui constituent par ailleurs l'un des avantages comparatifs de l'offre belge.
|
Proposition n° 32 : prévoir au CASF la possibilité pour un ESMS de disposer de plusieurs types d'agréments ; recenser et limiter les difficultés administratives au pluri-agrément. |
(2) Ouvrir de nouveaux agréments au secteur médico-social
Une des raisons des ruptures de parcours identifiées par vos rapporteurs réside dans l'insuffisance des agréments délivrés aux établissements médico-sociaux qui dissuade ces derniers de prendre en charge certains profils. Les agréments délivrés par l'ARS aux établissements médico-sociaux ne permettent pas le traitement des soins sans consentement (SSC) , qui sont un type de soins concernant particulièrement les handicaps mentaux et psychiques lourds pouvant entraîner des comportements violents. Vos rapporteurs estiment qu'il faudrait l'ouvrir aux établissements médico-sociaux (bien entendu sous conditions d'un encadrement médical) pour éviter les ruptures de soins. Une façon de concrétiser cette idée serait de lancer un appel à projet d'unités mobiles et spécialisées dans les SSC (avec le bénéfice de la procédure allégée de l'appel à candidature) qui dépendraient d'un ESMS si ces derniers sont titulaires d'un agrément sanitaire ou sinon d'un centre hospitalier spécialisé (CHS). La présence de ces unités inciterait davantage les ESMS à accueillir ces types de publics, pour lesquels il existe encore aujourd'hui une réticence à l'accueil. De plus, elles éviteraient des heurts de parcours entre structures qui ne détiennent pas d'agrément et CHS (cf. schéma ci-après).
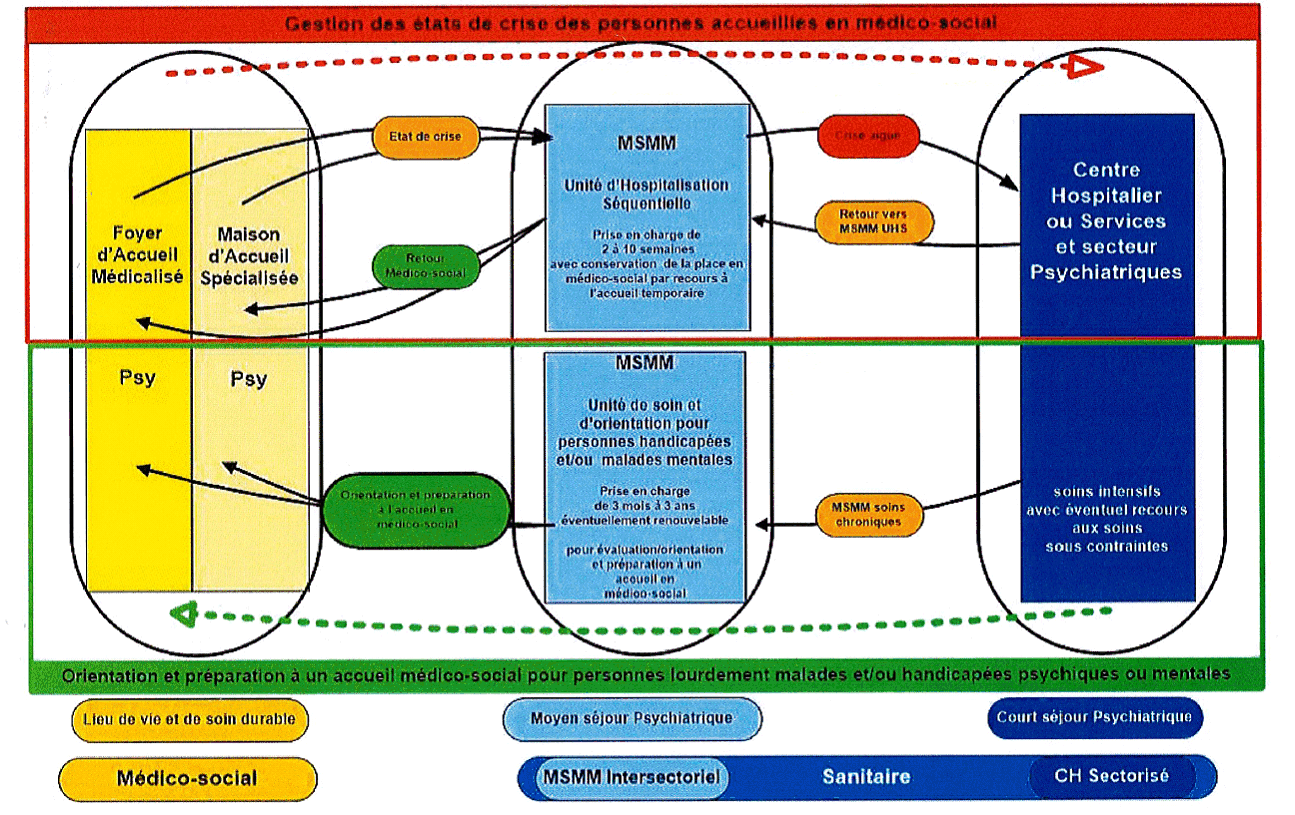
Source : fondation John-Bost.
|
Proposition n° 33 : prévoir pour les ARS la possibilité de délivrer l'agrément SSC aux établissements médico-sociaux, sous réserve d'un encadrement médical suffisant. |
c) Décloisonner les financements
(1) La réalité de la fongibilité des Ondam
Afin de conserver une fluidité nécessaire entre les différentes enveloppes de l'Ondam (qui comprend les trois enveloppes des soins de ville, de la médecine hospitalière et des soins médico-sociaux), la loi de financement de la sécurité sociale pour 2005 65 ( * ) a prévu la possibilité de transférer des crédits d'une enveloppe à une autre, aux deux conditions suivantes : la modification technique et juridique de l'activité et des autorisations et le changement d'enveloppe financière. L'Ondam prend ainsi en compte « les évolutions de toute nature à la suite desquelles des établissements, des services ou des activités sanitaires ou médico-sociaux se trouvent placés [...] sous un régime juridique ou de financement différent de celui sous lequel ils étaient placés auparavant 66 ( * ) ».
La loi HPST a introduit sous forme d'un amendement parlementaire le principe de fongibilité asymétrique . Cette disposition garantit au secteur médico-social le maintien de ses crédits ; en effet, à l'occasion d'une conversion d'activité autorisée par l'ARS, le transfert ne peut fonctionner que dans un sens, du sanitaire vers le médico-social. Depuis 2012, l'ARS dispose d'un instrument nouveau, le fonds d'intervention régional (Fir) , spécialement dédié à l'effectivité du principe de fongibilité asymétrique. Créé en application de la loi de financement de la sécurité sociale pour 2012 67 ( * ) , le Fir est ventilé au niveau des ARS qui peuvent en redéployer librement les crédits à la condition que ceux destinés au financement de la prévention des handicaps et de la perte d'autonomie ainsi qu'au financement des prises en charge et accompagnements des personnes handicapées ou âgées dépendantes soient affectés au financement d'activités de soins.
En droit favorisée, la fongibilité asymétrique en faveur du secteur médico-social, et plus particulièrement des personnes handicapées se trouve dans les faits bien peu employée . Sur la période 2006-2010, la fongibilité s'opère en faveur de l'OGD-PH pour un montant de 66,4 millions d'euros, soit seulement 8 % des montants concernés par la fongibilité 68 ( * ) . Ce volume modeste concerne dans la majorité des cas (83 %) des transformations de services de psychiatrie et de rééducation et réadaptation fonctionnelle en Mas ou Fam.
En 2014, seulement 6 millions d'euros, soit 17 % du total des crédits ayant fait l'objet d'une fongibilité asymétrique, ont fait l'objet d'un mouvement en faveur du secteur médico-social (personnes âgées et personnes handicapées confondues) 69 ( * ) .
A l'heure actuelle, sur l'ensemble du territoire national, concernant l'autisme et le handicap psychique, les représentants d'établissements n'ont connaissance que d'une à deux Mas qui bénéficient de la fongibilité asymétrique. La fongibilité de l'Ondam en faveur des personnes handicapées se montre donc notoirement insuffisante . Les initiatives destinées à augmenter le champ d'intervention du Fir sont encore trop timides : en témoigne la possibilité depuis 2014 pour une ARS de transférer au Fir une part de sa dotation annuelle de fonctionnement, mais seulement dans la limite de 1 % 70 ( * ) .
(2) Faire d'abord porter la fongibilité sur les soins psychiatriques
Un premier obstacle à la fongibilité des Ondam, dénoncé par certaines MDPH, se trouve dans la concurrence entre structures pour personnes handicapées financées intégralement ou partiellement par l'assurance maladie.
Il peut être ainsi plus avantageux pour les ARS de limiter le plus possible la création de Mas (intégralement financées par l'assurance maladie) et de plutôt favoriser la création de Fam (qui ne sont remboursées par l'assurance maladie que pour la partie soins, le reste étant à la charge des départements). Ainsi, le principe de fongibilité asymétrique se voit mécaniquement limité dans ses effets, puisque que les ARS peuvent ne pas favoriser la création des structures pouvant en bénéficier.
La tendance naturelle qui tend à opérer une fongibilité entre le secteur psychiatrique de l'Ondam sanitaire et l'Ondam médico-social doit absolument être encouragée. En effet, l'intervention psychiatrique, chronique et non ponctuelle, semble beaucoup plus proche dans sa philosophie et sa pratique de l'intervention médico-sociale que du reste du secteur sanitaire, qui se concentre davantage sur l'acte technique somatique. La parenté entre le psychiatrique et le médico-social semble ainsi bien plus aisée à établir et leur coordination doit être améliorée. Une fermeture de lits en CHS devrait par exemple se traduire par une ouverture automatique de places en ESMS. Les frontières culturelles importantes entre le monde sanitaire et le monde médico-social sont certainement grandement imputables à ces freins.
La fongibilité entre secteur psychiatrique et secteur médico-social est pourtant urgente à réaliser, pour deux raisons. La première est liée au parcours de la personne : l'hospitalisation psychiatrique est souvent une solution par défaut proposée à la personne handicapée en rupture de parcours alors que l'orientation MDPH désigne une place en médico-social, et que le maintien à domicile n'est pas envisageable.
La seconde est d'ordre économique : une place en CHS, en raison du taux élevé de médicalisation, représente un investissement plus élevé qu'une place en foyer de vie ou en Fam. Une meilleure qualité de prise en charge se doublerait alors d'une meilleure gestion des finances publiques.
Certaines ARS, conscientes de la gravité du phénomène, se sont par conséquent emparées de la possibilité offerte par l'exonération de la procédure d'appel à projet pour lancer des projets de conversion d'établissement sanitaire en établissement médico-social 71 ( * ) .
|
Proposition n° 34 : assurer l'effectivité de la fongibilité des Ondam psychiatrique et médico-social, le cas échéant, par une circulaire précisant les modalités d'usage des crédits du Fir. |
2. Envisager l'accueil en établissement et le soutien modulaire comme des solutions complémentaires
L'offre de soins aux personnes handicapées peut, à l'image des soins dispensés aux personnes âgées, prendre deux formes généralement présentées distinctement : l'accueil en établissement , permanent ou temporaire, qui suppose un accompagnement majoritairement assumé par un personnel spécialisé, et le recours à des solutions modulaires -services d'aide à la vie sociale (SAVS) et services d'accompagnement médico-social pour adultes handicapés (Samsah)- qui prennent la forme d'interventions ponctuelles de spécialistes avec maintien complet ou partiel de la personne au domicile.
Bien que ces deux modes de soins puissent être substituables et parfois combinés, on associe plus souvent l'accueil en établissement aux handicaps présentant un degré d'autonomie moins élevé et l'accompagnement modulaire aux cas où le maintien à domicile n'altère pas fondamentalement la vie familiale. Les différences d'approche et d'accompagnement entre l'accueil en établissement et les solutions modulaires peuvent se doubler d'un antagonisme de nature financière : à l'exception des foyers de vie et des foyers d'hébergement, toutes les infrastructures d'accueil pour personnes handicapées sont financées en tout ou en partie par l'assurance maladie , alors que les solutions modulaires dépendent majoritairement des finances départementales . En cas d'accompagnement modulaire, le recours à des interventions supplémentaires peut également se faire au moyen de la prestation de compensation du handicap, également versée par le département.
Il existe donc un risque que la pluralité des financeurs rende plus difficile le déploiement d'une offre adaptée. Un département peut en effet se trouver forcé, en raison de financements contraints de l'assurance maladie, de recomposer son offre médico-sociale autour de services d'accompagnement ou d'établissements dont il assure le cofinancement, mais qui peuvent ne pas toujours être appropriés.
Certains représentants d'associations auditionnés par vos rapporteurs ont salué l'effort financier assumé par certains départements, qui, pour les cas les plus lourds de handicap, ne pourra pas se substituer aux créations de places que seule l'assurance maladie peut porter.
Se retrouve ici le problème évoqué plus haut de l'inégalité territoriale : selon qu'un territoire est convenablement « couvert » par les fonds de l'assurance maladie, le département se trouvera moins contraint de compléter l'offre par des solutions qui ne sont pas toujours adaptées.
a) La poursuite de l'effort de financement de places nouvelles au-delà de 2018
Le processus de créations de place obéit au schéma suivant : après la définition d'un plan national, la CNSA est chargée de son pilotage et de son financement, par ventilation entre les différentes ARS des crédits de l'objectif global de dépenses (OGD). La notification des enveloppes budgétaires par la CNSA aux ARS a lieu le 15 février de chaque exercice, laissant au directeur général de l'ARS le reste de l'année pour lancer l'appel à projet puis autoriser la création de places à l'issue de la procédure. L'ouverture de la structure ou du service peut ensuite prendre de une à cinq années . Vos rapporteurs ont à plusieurs reprises été alertés sur l'importance de ce délai d'ouverture, alors qu'en Belgique le rythme d'installation de places est plus rapide. Les lenteurs liées à la procédure de l'appel à projet ainsi qu'aux recours contentieux portés par des tiers sont les principaux facteurs de cette différence.
La CNSA a de plus indiqué que les délais de mise en oeuvre concernaient principalement les établissements pour adultes lourdement handicapés qui additionnent délais d'obtention des financements et délais de construction, et secondairement, le déploiement des services d'accompagnement médico-social pour adulte handicapé (Samsah), dont l'appropriation par les gestionnaires locaux est encore à accomplir. Il a néanmoins semblé à vos rapporteurs qu'un examen plus détaillé des causes de ces délais pouvait être mené, à l'initiative du ministère des affaires sociales et de la santé.
|
Proposition n° 35 : clarifier les causes des délais d'installation de places d'établissements et de services pour personnes handicapées. |
Les financements mobilisés pour l'offre à destination des personnes handicapées sont actuellement dédiés à la mise en oeuvre de trois plans nationaux : le programme pluriannuel de création de places pour un accompagnement tout au long de la vie des personnes handicapées (2008-2012) , dont la mise en oeuvre a été étendue jusqu'à fin 2016, le troisième plan autisme (2013-2017) et le deuxième schéma national pour les handicaps rares (2014-2018) . Le suivi opéré par la CNSA a pour objectif de maximiser le taux d'installation des places autorisées.
Bilan des créations de places au 31 décembre 2015 et prévision pour 2016-2019
|
2008-2015 |
2016-2019 (prévision) |
|||||
|
Places notifiées |
Places autorisées |
Places installées |
Ratio places installées/autorisées |
Places installées |
||
|
Enfants |
Établiss. |
5 494 |
5 898 |
5 346 |
97 % |
1 777 |
|
Services |
9 464 |
8 893 |
8 504 |
90 % |
2 214 |
|
|
Adultes |
Établiss. |
17 618 |
14 401 |
12 074 |
69 % |
4 838 |
|
Services |
11 330 |
7 387 |
6 869 |
61 % |
1 995 |
|
|
Total |
43 906 |
36 580 |
32 793 |
75 % |
10 824 |
|
Source : CNSA, juin 2016
Plusieurs enseignements sont à tirer du tableau ci-dessus, tiré de données du bilan annuel des plans nationaux, présenté au Conseil de la CNSA en juin 2016. Le manque de places semble pour une large part dû à la sous-consommation des crédits notifiés par la CNSA aux ARS 72 ( * ) . Ce phénomène s'observe particulièrement pour les adultes, où le taux d'installation effective de places se maintient, malgré les efforts de la CNSA, à un niveau d'une faiblesse préoccupante. Deux explications sont avancées : les délais liés à la procédure d'appel à projet et les volumes importants de crédits notifiés relatifs au plan autisme qui n'ont pas pu encore être tous absorbés.
Vos rapporteurs, alertés par ce niveau de sous-consommation autant préjudiciable à la gestion des finances publiques qu'aux attentes des familles, n'en sont que plus convaincus de la nécessité d'assouplir la procédure d'appel à projet et de favoriser les cas d'exonération.
Une troisième cause de ces délais leur paraît à envisager : dans ce même bilan annuel, la CNSA indique que 60 % des places autorisées dans le secteur adulte concernent des structures cofinancées par l'ARS et le conseil départemental (Fam et Samsah). Aux yeux de vos rapporteurs, la dualité de gestion de ces structures explique en grande partie le ralentissement de leur installation, phénomène aggravé par leur surreprésentation. La proportion de Fam et de Samsah étant maintenue dans la programmation de 2016-2019, il reste à craindre que le niveau de sous-consommation du secteur adulte ne connaisse pas d'amélioration substantielle.
Vos rapporteurs recommandent donc de rester vigilants, pour la programmation de créations de places pour 2016-2019, sur la proportion d'établissements et de services faisant l'objet d'une cogestion et d'un cofinancement de l'assurance maladie et du conseil départemental.
Les prévisions affichées pour le secteur adulte pour 2016-2019 semblent avoir pour objectif d'assurer la pleine consommation des crédits notifiés pour la période 2008-2015. Vos rapporteurs se montreront particulièrement vigilants sur ce point, et souhaitent que les crédits notifiés ne fassent l'objet d'aucune annulation. En revanche, le niveau des prévisions pour le secteur enfant , compte tenu du taux d'installation satisfaisant, leur paraît trop faible et ne leur semble pas à la hauteur des enjeux liés au diagnostic précoce.
Deux autres efforts, identifiés par la CNSA et encouragés par vos rapporteurs, sont à déployer : pallier le sous-équipement des territoires les moins bien dotés et améliorer la prise en charge pour certains types de handicaps . L'ARS d'Ile-de-France, où le taux d'équipement est un des plus bas à l'échelle nationale, déplore pour sa part une carence d'équipements en IME et Mas pour les personnes atteintes d'autisme ou de troubles envahissants du développement, l'absence de solutions adaptées pour certaines situations complexes de grande dépendance liées à des maladies rares ainsi qu'un manque d'accueils spécifiques pour des personnes de moins de 60 ans atteintes de handicap psychique. Ces axes ( autisme, maladie rare, handicap psychique ) doivent participer au recentrage de l'offre lors de la discussion des programmations futures.
b) Le soutien modulaire comme promotion de l'autonomie de la personne, sans pour autant abandonner l'accueil en établissement
(1) Les risques du « tout modulaire »
Le soutien modulaire désigne toute forme d'accompagnement de la personne handicapée qui ne prévoit pas un accueil continu en établissement. Il présente a priori de nombreux avantages : souplesse et individualisation de la prise en charge, promotion de l'autonomie, prise en charge moins coûteuse que la création d'une place où l'accueil est à plein temps. Dans les faits, le recours aux solutions modulaires recèle trois dangers principaux, que les responsables associatifs ne manquent pas de pointer en réaction aux dispositions sur le Pag : l'absence de répit des familles, le report de charge sur les acteurs chargés de la conception des plans d'accompagnement et l'inadéquation de la prise en charge pour les personnes nécessitant un accueil en établissement.
Or, les mutations de l'offre décryptées par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) dans une étude récente montrent bien un développement plus rapide dans les services que dans les établissements, supérieur de 15 points dans le secteur enfant et de 5 points dans le secteur adulte 73 ( * ) .
Lorsque la CDAPH préconise une solution modulaire, sa conception, son organisation et son suivi incombent à la MDPH. L'intervention de plusieurs spécialistes et la nécessité de confectionner des emplois du temps individualisés rendent cette mission particulièrement complexe. C'est à ce titre que la MDPH de Paris exprime son inquiétude quant à l'établissement du Pag, qui vise à faire de la solution modulaire un droit opposable.
L'accueil en établissement ne se fait jamais sans appréhension de la part de la famille, soucieuse de la qualité des soins prodigués à la personne, mais il existe des cas de handicap pour lesquels il s'impose et auxquels aucun accompagnement modulaire, même rapproché, ne peut se substituer. Les familles et les associations rencontrées par vos rapporteurs leur ont souvent fait part de situations dramatiques (effritement de la cohésion familiale, perte d'emploi) découlant du maintien de la personne handicapée au domicile alors qu'un accueil en établissement s'imposait.
Le tableau ci-dessus montre bien dans le secteur enfant, la programmation tend à privilégier le modulaire (notamment les Sessad) sur la création de places, dans l'objectif louable d'agir à cet âge sur le handicap autrement que par l'accueil en structure, et que le rapport s'inverse dans le secteur adulte, notamment pour les adultes vieillissants, où l'accueil en structure s'impose plus souvent.
Vos rapporteurs approuvent ce choix, tout en rappelant le risque d'antagonisme financier évoqué plus haut : les solutions modulaires du secteur adulte, financées par les départements, doivent rester un renfort limité des manquements en infrastructures, financées par l'assurance maladie .
Une avancée notable et récente reste néanmoins à souligner, dont les effets ne peuvent encore être évalués : les pôles de compétences et de prestations externalisées , qui donnent à la personne handicapée non accueillie en établissement un accès à des services adossés à des établissements médico-sociaux et conventionnés.
|
Les pôles de compétences et de prestations externalisées Les travaux en cours accompagnant la diffusion de l'instruction du 22 janvier 2016 visant l'arrêt des départs non souhaités en Belgique vont dans le sens d'une évolution de l'offre de sorte à solliciter des solutions modulaires et d'intensité variable pour des personnes qui, sans cet appui de prestations, seraient sans solution ou avec une solution non adaptée et seraient donc tentées d'envisager un départ. L'instruction du 12 avril 2016 74 ( * ) définit, dans le cadre d'un cahier des charges annexé, les contours d'un dispositif adossé à un ESMS existant : le « pôle de compétences et de prestations externalisées ». Leur installation bénéficie d'une procédure d'appel à projet allégée, l'appel à candidatures . Cette structure sera en partie conventionnée pour éviter que la charge ne repose sur les familles. Son adossement aux ESMS permettra d'éviter tout abus. Elle vient compléter la palette de l'offre médico-sociale en proposant une réponse souple et adaptée aux besoins des personnes en situation de handicap et de leurs aidants, dans une visée inclusive permettant à la personne d'être accompagnée selon ses besoins et ses compétences sur son lieu de vie. |
(2) Vers une stratégie de « désinstitutionalisation » ?
La désinstitutionalisation est un concept d'usage délicat et parfois contesté. Corollaire de l'objectif d'une société inclusive, l'Unapei le définit comme le mouvement visant à « aider les personnes à gagner ou reconquérir le contrôle de leur vie comme des citoyens à part entière 75 ( * ) », en recueillant leurs souhaits et en favorisant le plus possible leur intégration au milieu ordinaire. Autrement dit, la désinstitutionalisation tendrait à réduire les cas d'admission en établissement aux cas les plus nécessaires et à étendre aux autres les solutions modulaires permettant le maintien de l'autonomie.
Il faut se garder d'appliquer aux personnes handicapées l'objectif de maintien à domicile qui oriente les politiques relatives aux personnes âgées. Contrairement à ces dernières, dont le maintien à domicile permet une prise en charge en meilleure adéquation avec leur souhait, le suivi d'une personne handicapée concentré au domicile familial peut selon les cas présenter (comme indiqué plus haut) de graves dangers pour la cohésion des familles. La solution modulaire, qui prévoit essentiellement des interventions de spécialistes à domicile et des prises en charge ponctuelles, ne répond donc que partiellement à la demande de soulagement des familles.
Sous réserve de cette précaution, il pourrait être intéressant de définir une « stratégie de désinstitutionalisation » afin de mieux allouer les places effectivement installées et d'orienter vers l'accueil en établissement les cas les plus lourds, pour lesquels l'appui familial est insuffisant. Concrètement, la clef de répartition s'appuierait sur la pathologie . Les handicaps mentaux et psychiques lourds doivent pouvoir continuer à bénéficier d'orientations en établissement, tandis que les handicaps moteurs (sauf polyhandicap) et psychiques légers pourraient se voir proposer des solutions de logement autonome avec accompagnement serré et étayage familial . Cette dernière préconisation serait sans conteste de plus longue haleine, car elle appelle la création d'un régime juridique de la mutualisation de l'habitat et des prestations reçues par les personnes handicapées, mais elle doit néanmoins être encouragée. Des initiatives portées par des associations vont déjà dans ce sens et portent des résultats, mais appellent des pouvoirs publics plusieurs mesures visant à renforcer leur sécurité juridique.
3. Tenir compte du vieillissement des personnes handicapées dans l'adaptation de l'offre
Il a enfin semblé à vos rapporteurs qu'une réflexion générale sur l'adaptation nécessaire de l'offre ne pouvait se départir des enjeux posés par l'allongement de l'espérance de vie des personnes handicapées.
Ce phénomène, conséquence heureuse des progrès scientifiques et de la qualité de soins, interroge l'adéquation d'une offre médico-sociale dont les grandes lignes ont été pensées il y a plusieurs décennies, dans un contexte tout différent.
Plus précisément, vos rapporteurs souhaitent que soient questionnées la pertinence de la dichotomie enfant/adulte et l'étanchéité de la frontière d'âge .
Les manifestations les plus connues des problèmes posés par la distinction enfant/adulte sont les situations dites « amendement Creton ». Une fois atteints ses 18 ans, une personne handicapée cesse de relever des structures du secteur enfant et doit faire l'objet d'une orientation par la CDAPH vers les structures du secteur adulte. Les délais qu'implique cette réorientation font qu'un maintien dérogatoire dans les structures du secteur enfant peut être accordé. Or, ce phénomène ne semble pas connaître de résorption : selon la CNSA, le nombre de jeunes adultes maintenus en établissement pour enfants, par défaut d'admission en établissements pour adultes au titre de l'amendement Creton, ne décroît pas et s'établirait à environ 5 000.
a) Être attentif au rôle des départements
De façon générale, le secteur enfant ne relevant pas des mêmes gestionnaires ni des mêmes financeurs que le secteur adulte, le passage de l'un à l'autre suppose un changement profond de la prise en charge qui ne se fait pas sans friction. De plus, les structures du secteur adulte, pour beaucoup cogérées et cofinancées par le conseil départemental, ne présentent pas toujours la même homogénéité ni la même implantation que celles du secteur enfant, entraînant ainsi des phénomènes d'engorgement.
La réponse à apporter ici se situe donc d'abord au niveau de l'offre médico-sociale départementale . Les chiffres des départs en Belgique montrent bien que l'essentiel des difficultés découle de ses carences : en effet, d'après les estimations, environ 4 500 adultes sont accueillis dans des ESMS wallons contre 1 475 enfants. Plus précisément, il est intéressant de noter qu'environ 65 % des orientations correspondent à des orientations en foyer de vie, 20 % à des orientations en Mas et 15 % à des orientations en Fam. Autrement dit, 80 % des personnes accueillies en Belgique auraient normalement dépendu d'un établissement financé ou cofinancé par un département. La DGCS confirme que le principal frein sur l'offre adulte peut venir de l'impossibilité pour les conseils départementaux d'engager les financements nécessaires à la création d'établissements et services sous double financement, donc essentiellement pour les adultes.
En réaction, la prochaine étape du plan de limitation des départs non souhaités vers la Belgique vise à mobiliser les départements afin qu'ils poursuivent une politique de développement de l'offre d'accueil des personnes handicapées. Certains départements, comme le Pas-de-Calais, se sont saisis des leviers mis à leur disposition (notamment les appels à projet) mais se trouvent souvent contraints par le financement des projets. Le lancement d'un projet de Fam ou de Samsah, essentiel au suivi médicalisé d'un adulte handicapé, nécessite le concert de l'assurance maladie et appelle du département une couverture intégrale des frais d'hébergement.
Compte tenu des tensions que connaissent les finances départementales, vos rapporteurs souhaitent rappeler la vigilance qu'ils estiment nécessaire de porter sur la proportion d'établissements et de services cofinancés pour les programmations à venir .
b) Repenser la prise en charge en « périodes de vie »
Concernant la prise en charge proprement dite, deux cas sont à distinguer, qui appellent des réponses différentes. Le premier concerne les profils (essentiellement les handicaps moteurs et handicaps mentaux lourds) qui font l'objet d'un accueil en établissement dès le plus jeune âge et dont le passage du secteur enfant au secteur adulte est moins un problème d'évolution de la prise en charge qu'un problème d'ouverture de places. Le deuxième cas concerne les profils (essentiellement les handicaps mentaux moins lourds et psychiques) dont le passage au secteur adulte impliquerait une évolution de la prise en charge pas toujours appropriée à l'évolution du handicap. Concrètement, il s'agirait des cas de transition d'une structure enfant avec accompagnement pédagogique et éveil à une structure adulte au suivi essentiellement médicalisé. Pour ces personnes et pour leur famille, l'entrée dans le secteur adulte n'est donc pas synonyme de progrès ni de continuité.
Ainsi, dans le double objectif d'améliorer la fluidité des parcours au moment de l'entrée dans l'âge adulte et d'adapter l'offre à l'enjeu du vieillissement des personnes handicapées, vos rapporteurs suggèrent que soit dépassé le cloisonnement enfant/adulte pour davantage raisonner en « périodes de vie ». Il s'agirait de repenser la prise en charge pour les personnes handicapées ayant dépassé l'âge de 18 ans mais dont le profil n'appelle pas forcément un accueil en structure adulte telle qu'elle existe actuellement . Les solutions sont alors multiples. On s'orienterait alors vers de l'accueil de jour ou des Esat innovants pour les personnes en capacité de travailler, avec appui de la famille.
|
Proposition n° 36 : étudier au cas par cas la possibilité d'atténuer les effets de la frontière d'âge entre enfants et adultes et de raisonner davantage en « périodes de vie ». |
Une redéfinition de la prise en charge d'une pareille ambition appelle bien sûr une réadaptation du parc existant . Les structures pour adultes telles qu'elles existent actuellement devront repenser leur niveau de qualification (embauche d'éducateurs ou de spécialistes) et d'équipement.
Le rôle des ARS est à cet égard déterminant . Certaines MDPH indiquent qu'il leur est tout à fait possible d'adapter les agréments d'âge au cas par cas : à titre d'exemple, une Mas parisienne s'est vue accorder un agrément d'âge de 16 à 25 ans. De plus, il leur revient d'orienter les appels à projet selon des critères redéfinis. Certaines ARS se sont déjà saisies des cas d'allègement de la procédure d'appel à projet pour lancer, à destination de structures pour enfants ou adultes existantes, des projets d'extensions non importantes spécialisées dans l'accueil de jeunes adultes.
|
L'appel à projet « unité jeunes
adultes »
En 2010 dans les Pays-de-la-Loire, 421 personnes handicapées étaient recensées en situation d'amendement Creton. 30% faisaient l'objet d'une orientation en Esat, 20% d'une orientation en foyer de vie, 15% d'une orientation en Mas et 10% d'une orientation en Fam. Pour au moins la moitié d'entre elles, un accompagnement en structure pour adultes médicalisée était une solution inadaptée . L'ARS a donc lancé un appel à projet expérimental , dont le but était de demander aux ESMS existants d'opérer des redéploiements structurels en direction de ces publics. L'appel à projet se révélait incontournable car, à l'intérieur d'une structure existante, un redéploiement qui modifie la nature du service ou l'âge du public accueilli le rend obligatoire. Néanmoins, un appel à projet de type expérimental permet l'élaboration d'un cahier des charges allégé et ouvert pour la professionnalisation des personnels concernés. L'AAP se motivait par la saturation du secteur adultes, objet d'une forte demande, tout en étant celui sur lequel l'effort financier a au long terme été le moins élevé. L'AAP n'emportait néanmoins pas de moyen nouveau, les redéploiements devaient se faire à budget constant . Le taux de retour des candidatures a malgré tout été assez satisfaisant : 9 propositions, dont certaines « classiques » (certains IME ont proposé des redéploiements de type Mas) et d'autres « innovantes » (certains IME ont proposé des redéploiements de type service avec accompagnement financé par l'assurance maladie et étayage familial). Les propositions classiques se sont par la suite traduites par la création de 34 places de Mas dans la Sarthe et dans le Maine-et-Loire ; les projets innovants ont permis l'autorisation pour 3 ans de dispositifs expérimentaux destinés à de jeunes adultes bénéficiant d'une orientation Esat et visant à assurer la continuité de leur parcours au-delà de l'IME. Ainsi, la dernière enquête réalisée en 2013 fait état de 329 jeunes en situation d'amendement Creton, soit une diminution de 22 % par rapport à 2010. En 2014, l'ensemble des dispositifs autorisés ont eu vocation à sortir du statut expérimental. Outre le recours aux AAP, l'ARS des Pays-de-la-Loire souligne qu'il est aussi possible, au sein des structures adultes, de négocier via les Cpom la création de dispositifs passerelles , ce qui reviendrait à ouvrir au sein des Mas des « unités jeunes adultes ». L'ARS souligne que le Cpom suffit à la création de ces dispositifs, sans qu'il y ait besoin d'un recours à un autre levier juridique. Néanmoins, il serait difficile aux Mas de petite taille de s'engager dans un tel projet à cause du coût budgétaire induit. |
* 56 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 57 Article L. 313-1-1 du CASF.
* 58 Article R. 313-4-1 du CASF.
* 59 Article D. 313-2 du CASF.
* 60 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement, article 65.
* 61 Ce seuil est actuellement porté à 15 places ou lits.
* 62 Décret n° 2016-801 du 15 juin 2016 modifiant la procédure d'appel à projets et autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles.
* 63 Cf. infra p. 92.
* 64 Cf. supra p. 77.
* 65 Loi n° 2004-1370 du 20 décembre 2004 de financement de la sécurité sociale pour 2005, article 28.
* 66 Article L. 314-3 du CASF.
* 67 Loi n° 2011-1906 du 21 décembre 2011 de financement de la sécurité sociale pour 2012, article 65.
* 68 Rapport Igas, « Conversions des structures hospitalières en structures médico-sociales », février 2011.
* 69 Secrétariat général des ministères chargés des affaires sociales, « Fonds d'intervention régional, rapport d'activité 2014 », octobre 2015.
* 70 Article L. 174-1-2 du code de la sécurité sociale.
* 71 Cf. supra p. 80.
* 72 Par ailleurs, la Cour des comptes observe, dans son rapport sur l'application des lois de financement de la sécurité sociale (septembre 2016), un écart négatif de près de 198 millions d'euros en 2015 de l'Ondam médico-social par rapport à l'objectif initial, qui aurait fait baissé de 100 millions d'euros les dotations destinées aux créations de places (p. 95).
* 73 Drees, « L'offre d'accueil des personnes handicapées dans les établissements et services médico-sociaux entre 2010 et 2014 », Études et résultats, septembre 2016.
* 74 Instruction n° DGCS/SD3B/2016/119 du 12 avril 2016 relative à la mise en oeuvre des pôles de compétences et de prestations externalisées pour les personnes en situation de handicap.
* 75 Unapei, « Pour une société inclusive, un levier : la désinstitutionalisation », 14 mars 2015.







