Rapport d'information n° 341 (2017-2018) de M. Bernard BONNE , fait au nom de la commission des affaires sociales, déposé le 7 mars 2018
Disponible au format PDF (1,5 Moctet)
Synthèse du rapport (431 Koctets)
-
LES CONCLUSIONS DE LA COMMISSION DES AFFAIRES
SOCIALES
-
LISTE DES PROPOSITIONS
-
AVANT-PROPOS
-
EXPOSÉ GÉNÉRAL
-
I. LA TARIFICATION DES EHPAD : UNE
FOCALISATION RÉCENTE, UN RISQUE D'OCCULTATION DE PROBLÈMES PLUS
PROFONDS
-
II. UNE CRISE PROFONDE DU MODÈLE DE
RESSOURCES HUMAINES EN EHPAD : L'URGENCE D'UN NOUVEAU SOUFFLE
-
A. LES DÉPENSES DE PERSONNEL EN EHPAD :
PRESSION BUDGÉTAIRE ET MODALITÉS DE FINANCEMENT PARFOIS
INADÉQUATES
-
B. DES MISSIONS À REDÉFINIR EN
PROFONDEUR
-
C. UNE ORGANISATION DU TRAVAIL À
MODERNISER
-
A. LES DÉPENSES DE PERSONNEL EN EHPAD :
PRESSION BUDGÉTAIRE ET MODALITÉS DE FINANCEMENT PARFOIS
INADÉQUATES
-
III. L'EHPAD DE DEMAIN : SORTIR DE LA STRICTE
ÉPURE SANITAIRE
-
A. QUESTIONNER L'EHPADISATION DE L'OFFRE
ACTUELLE
-
B. ACCOMPAGNER L'ÉMERGENCE DE NOUVELLES
FORMES D'ACCUEIL DES PERSONNES ÂGÉES
-
C. RÉFLÉCHIR À UN NOUVEAU
FINANCEMENT DE LA DÉPENDANCE
-
A. QUESTIONNER L'EHPADISATION DE L'OFFRE
ACTUELLE
-
I. LA TARIFICATION DES EHPAD : UNE
FOCALISATION RÉCENTE, UN RISQUE D'OCCULTATION DE PROBLÈMES PLUS
PROFONDS
-
TRAVAUX DE LA COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 341
SÉNAT
SESSION ORDINAIRE DE 2017-2018
|
Enregistré à la Présidence du Sénat le 7 mars 2018 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la situation dans les établissements d' hébergement pour personnes âgées dépendantes ( Ehpad ),
Par M. Bernard BONNE,
Sénateur
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; MM. René-Paul Savary, Gérard Dériot, Mme Colette Giudicelli, M. Yves Daudigny, Mmes Michelle Meunier, Élisabeth Doineau, MM. Michel Amiel, Guillaume Arnell, Mme Laurence Cohen, M. Daniel Chasseing , vice-présidents ; M. Michel Forissier, Mmes Pascale Gruny, Corinne Imbert, Corinne Féret, M. Olivier Henno , secrétaires ; M. Stéphane Artano, Mmes Martine Berthet, Christine Bonfanti-Dossat, MM. Bernard Bonne, Jean-Noël Cardoux, Mmes Annie Delmont-Koropoulis, Catherine Deroche, Chantal Deseyne, Nassimah Dindar, Catherine Fournier, Frédérique Gerbaud, M. Bruno Gilles, Mmes Nadine Grelet-Certenais, Jocelyne Guidez, Véronique Guillotin, Victoire Jasmin, M. Bernard Jomier, Mme Florence Lassarade, M. Martin Lévrier, Mmes Marie-Noëlle Lienemann, Monique Lubin, Viviane Malet, Brigitte Micouleau, MM. Jean-Marie Mizzon, Jean-Marie Morisset, Philippe Mouiller, Mmes Frédérique Puissat, Laurence Rossignol, Patricia Schillinger, M. Jean Sol, Mme Claudine Thomas, M. Jean-Louis Tourenne, Mme Sabine Van Heghe, M. Dominique Watrin . |
LES CONCLUSIONS DE LA COMMISSION DES AFFAIRES SOCIALESRéunie le mercredi 7 mars 2018 sous la présidence de M. Alain Milon, président, la commission des affaires sociales a entendu les conclusions de M. Bernard Bonne , rapporteur de la mission d'information sur la situation des établissements d'hébergement pour personnes âgées dépendantes (Ehpad). Ces conclusions s'orientent autour de trois axes distincts. En premier lieu, le rapporteur a tenu à évaluer les effets de la réforme de la tarification actuellement mise en oeuvre et dont les modalités font l'objet d'importantes contestations. Bien que le principe d'une redéfinition des dotations aux soins et à la dépendance des établissements sur des critères objectifs ne soit pas contestable, le rapporteur identifie deux points de vigilance. D'une part, il paraît indispensable qu'une enquête soit diligentée afin que les pertes liées à la réforme tarifaire, qui concernent essentiellement des établissements publics, soient correctement objectivées . D'autre part, il semble que les contestations suscitées par la réforme doivent être mises en relation avec une diffusion insuffisante des contrats pluriannuels d'objectifs et de moyens (Cpom), dont les opportunités en matière de gestion budgétaire ne bénéficient par conséquent qu'à un faible nombre d'établissements. Le deuxième axe concerne le modèle de ressources humaines en Ehpad. En réponse à la crise profonde que traverse le secteur de la prise en charge des personnes âgées (épuisement, absentéisme, perte de vocation des personnels), le rapporteur préconise une refonte des missions des différents personnels travaillant en Ehpad , notamment celles du médecin coordonnateur, ainsi qu'une redéfinition de l'organisation du travail, davantage tournée vers l'aménagement du temps de travail et l'appropriation de dispositifs innovants. Enfin, le rapporteur lance quelques pistes de réflexion pour l'Ehpad de demain. Partant du constat d'une approche excessivement médicalisée de l'Ehpad , il appelle à des assouplissements budgétaires et gestionnaires afin que les projets d'établissements puissent proposer des parcours plus intégrés et moins médicalisés. Conscient qu'une réforme ambitieuse des structures de la prise en charge ne peut aller de pair qu'avec une réforme plus large du financement de la dépendance , le rapporteur en propose quelques orientations. |
LISTE DES PROPOSITIONS
___________
Proposition n° 1 : diligenter une nouvelle enquête auprès des établissements sur les impacts de la réforme, en ne retenant que leur activité relative à l'hébergement de personnes âgées dépendantes.
Proposition n° 2 : réorienter la réforme tarifaire des Ehpad selon la séquence suivante :
1) interrompre la mise en oeuvre de la réforme tarifaire en figeant les dotations à l'autonomie sur leur niveau de l'exercice 2016 ;
2) concentrer l'effort sur la diffusion des contrats pluriannuels d'objectifs et de moyens ;
3) reprendre la réforme tarifaire un fois atteinte une couverture de contrats pluriannuels d'objectifs et de moyens suffisante.
Proposition n° 3 : relever le seuil au-delà duquel il est procédé au recouvrement sur succession de l'aide sociale à l'hébergement.
Proposition n° 4 : ne pas déduire les montants perçus au titre de l'allocation personnalisée à l'autonomie et de l'aide sociale à l'hébergement des dépenses afférentes à la dépendance pour le calcul de la réduction d'impôt à laquelle ils sont éligibles.
Proposition n° 5 : prévoir une disposition législative autorisant les établissements à pratiquer des prix différenciés en fonction du niveau de ressources des résidents, afin de diminuer le reste à charge des plus modestes.
Proposition n° 6 : dans le calcul de la dotation globale de soins, substituer au Pathos moyen pondéré un indicateur statistique susceptible de mieux traduire en équivalents temps plein les besoins thérapeutiques des résidents.
Proposition n° 7 : intégrer dans les contrats pluriannuels d'objectifs et de moyens de chaque établissement une clef de répartition du financement des postes d'aides-soignants, aides médico-psychologiques et accompagnateurs éducatifs et sociaux, tenant compte du profil du public accueilli.
Proposition n° 8 : repenser en profondeur la mission du médecin coordonnateur en mettant en oeuvre les actions suivantes :
1) doter le médecin coordonnateur d'une capacité de prescription individuelle,
2) en cas d'opposition d'avis entre le médecin coordonnateur et le médecin traitant, prévoir les modalités d'un échange de vues avec attribution de la décision finale au premier,
3) inclure les interventions des médecins libéraux extérieurs dans le champ des contrats de coordination avec l'Ehpad, notamment dans le but de limiter la prescription d'actes redondants,
4) proscrire le cas de cumul de fonctions de médecin coordonnateur et de médecin traitant d'un résident.
|
Proposition n° 9 : prévoir qu'une habilitation spécifique soit délivrée aux aides-soignants travaillant en Ehpad afin qu'ils puissent pratiquer, par délégation, des actes infirmiers, notamment l'aide à la prise de médicaments. |
Proposition n° 10 : revoir la rédaction du décret du 29 janvier 2016 afin que la fonction d'aide médico-psychologique ne soit plus absorbée dans celle d'accompagnateur éducatif et social et que sa disparition se traduise par une augmentation du nombre d'aides-soignants.
Proposition n° 11 : substituer progressivement au projet général de soins de chaque établissement une évaluation individuelle des besoins en soins et actes d'aide à l'autonomie de chaque résident afin d'éviter les actes « surabondants » et d'optimiser le temps des personnels.
Proposition n° 12 : réviser le décret du 4 janvier 2002 afin qu'un Ehpad public puisse plus facilement procéder à des aménagements du temps de travail et mettre en place des cycles de travail fondés sur des journées de 12 heures.
Proposition n° 13 : limiter le plus possible le recours au travail discontinu en Ehpad.
Proposition n° 14 : accompagner le processus de mutualisation des infirmiers de nuit en intégrant leur coût dans la dotation globale de soins des Ehpad et en privilégiant les partenariats avec les structures sanitaires.
Proposition n° 15 : ouvrir la possibilité au médecin coordonnateur d'accomplir des actes de télémédecine, et de bénéficier de la rémunération à l'acte dans le seul cas où ses temps de présence réglementaires en établissement sont respectés. Dans le cas contraire, ses actes de télémédecine seraient couverts par sa rémunération forfaitaire.
Proposition n° 16 : prévoir, dans le prolongement du dispositif des parcours emploi compétence, un dispositif incitatif à l'embauche en Ehpad de personnel stagiaire déjà formé.
Proposition n° 17 : réintroduire l'effet de cliquet dont bénéficiaient les financements complémentaires afin de redynamiser l'offre d'accueil de jour et d'hébergement temporaire.
Proposition n° 18 : interrompre l'incitation financière au passage au tarif global, qui n'engendre aucune économie d'échelle en matière de dépenses de soins de ville.
Proposition n° 19 : parallèlement au développement du rôle prescripteur du médecin coordonnateur :
1) relancer l'expérimentation du développement des pharmacies à usage interne au sein des Ehpad
2) prévoir la dérogation suivante pour les milieux ruraux et semi-ruraux : charger les officines, déjà mobilisées pour l'approvisionnement des Ehpad, de la préparation des médicaments prescrits.
Proposition n° 20 : réécrire la partie réglementaire du code de l'action sociale et des familles régissant l'état prévisionnel des recettes et des dépenses des Ehpad afin de permettre, au sein d'un même contrat pluriannuel d'objectifs et de moyens, une fongibilité par nature des budgets abondés par les différentes structures signataires.
Proposition n° 21 : élever les crédits alloués au forfait autonomie, en attendant le déploiement d'une réforme plus structurelle du financement de la dépendance.
Proposition n° 22 : relancer le débat de la prise en charge financière de la dépendance sur la base des principes suivants :
1) intégrer pleinement la politique de la dépendance au nombre des politiques de solidarité nationale et la déconnecter du champ assurantiel (faire davantage reposer le financement de la dépendance sur la solidarité nationale que sur le coût du travail) ;
2) privilégier la solvabilisation de la personne dépendante sur celle de l'établissement qui l'accueille (afin de modérer la surmédicalisation des Ehpad par les crédits de l'assurance maladie) ;
3) prendre davantage en compte la condition de ressources afin de maintenir une offre importante de places habilitées à l'aide sociale ;
4) répartir clairement les rôles entre l'État tarificateur de la prestation compensatoire de la perte d'autonomie et le département planificateur de l'offre médico-sociale et soutien à l'hébergement.
Proposition n° 23 : repenser le circuit des recettes fiscales finançant la perte d'autonomie, avec pour objectifs de :
1) limiter le nombre des ressources fiscales affectées ;
2) privilégier une ressource fiscale assurant une plus grande adéquation entre son assiette et la dépense associée.
Proposition n° 24 : développer le recours au patrimoine privé dans le financement de la dépendance en privilégiant l'outil fiscal :
1) mettre fin aux incitations fiscales à la conservation de la pleine propriété de logements non occupés pour les résidents d'Ehpad en accueil permanent ;
2) développer l'incitation fiscale à la conclusion de viagers.
AVANT-PROPOS
Mesdames, Messieurs,
L'importante mobilisation du 30 janvier 2018 des personnels travaillant en établissement d'hébergement pour personnes âgées dépendantes (Ehpad) traduit l'urgence des problèmes rencontrés par les professionnels de la prise en charge du grand âge.
Dans un contexte marqué par une réforme du financement de ces établissements, dont la mise en oeuvre fait l'objet de nombreuses contestations, il paraît essentiel de prendre un temps de réflexion et d'interroger en profondeur les failles d'un système dont tout nous porte à penser qu'il n'est plus soutenable.
Discuter du bien-fondé de la réforme tarifaire ne doit pas nous faire prendre la partie pour le tout. Au-delà des débats réels auxquels se livrent des gestionnaires d'établissements légitimement inquiets de subir une baisse de leurs dotations budgétaires, la détresse actuellement exprimée par le secteur de la prise en charge des personnes âgées dépendantes excède les seules modalités de son financement.
Il n'est aujourd'hui plus possible de reporter la réforme d'ensemble du modèle de ressources humaines en Ehpad appelée par le secteur. Le manque de personnel, la difficulté des tâches, l'ambiguïté des liens de l'hébergement en établissement avec la prise en charge sanitaire sont autant de signaux qui requièrent une clarification nécessaire des missions des acteurs et du secteur de façon plus général.
La commission des affaires sociales du Sénat a souhaité s'inscrire dans le prolongement de travaux déjà lancés sur ce sujet. Elle a tenu à apporter des solutions immédiatement exploitables pour répondre à l'urgence de la crise traversée par les Ehpad, mais s'est également penchée sur une réforme plus ambitieuse de la dépendance dont les pouvoirs publics ne peuvent désormais plus faire l'économie.
EXPOSÉ GÉNÉRAL
I. LA TARIFICATION DES EHPAD : UNE FOCALISATION RÉCENTE, UN RISQUE D'OCCULTATION DE PROBLÈMES PLUS PROFONDS
A. UNE STRUCTURE TRIPARTITE DES COÛTS
Les établissements d'hébergement pour personnes âgées dépendantes (Ehpad) remplissent auprès de leur public accueilli une triple mission, qui détermine les modalités de leur financement 1 ( * ) :
- une mission d'hébergement , essentiellement composée de prestations hôtelières, qui reste logiquement à la charge financière de la personne accueillie, avec la possibilité pour le conseil départemental de lui apporter un soutien financier. Dans le cas d'un établissement habilité à recevoir des bénéficiaires de l'aide sociale, le prix de journée versée par la personne ne peut dépasser un certain montant fixé par le conseil départemental ;
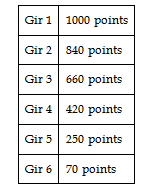
- une mission d'accompagnement de la personne dans les actes de la vie quotidienne . Cette mission recouvre plusieurs degrés de mise en oeuvre en fonction du degré d'autonomie de la personne, mesuré à l'aide de la grille autonomie, gérontologie, groupes iso-ressources (Aggir), qui distingue six catégories de dépendance (allant du Gir 1, le plus dépendant, au Gir 6, le plus autonome). La prise en charge financière de la perte d'autonomie peut être assurée par le conseil départemental , via le versement d'une allocation personnalisée à l'autonomie (Apa). Dans le cas des personnes résidant en Ehpad, cette allocation est calculée à partir du Gir moyen pondéré (GMP) des résidents de l'établissement, puis versée directement à l'établissement sous la forme d'un « forfait global relatif à la dépendance » ;
- une mission de soins médicaux . Cette mission se traduit par le versement à l'établissement par l' agence régionale de santé (ARS) d'un « forfait global relatif aux soins ». Ce forfait est alimenté par l'objectif global de dépenses (OGD) géré par la Caisse nationale de solidarité pour l'autonomie (CNSA) et très largement financé par des crédits d'assurance-maladie. Il est déterminé par établissement en tenant compte du « niveau de dépendance moyen et des besoins en soins requis des résidents », synthétisés dans un indicateur original : le Gir moyen pondéré soins (GMPS).
|
Calcul du GMP et du GMPS Le GMP : l'annexe 3-6 du code de l'action sociale et des familles (CASF) donne le tableau de valorisation en points de classement en niveaux de dépendance des personnes âgées accueillies dans un établissement. On déduit de cette cotation que la personne présentant un Gir 6 a des besoins en aide à l'autonomie 14,3 fois inférieurs à la personne présentant un Gir 1. Le GMP est ensuite obtenu en opérant la somme des points Gir des personnes de l'établissement puis en divisant par le nombre de personnes. Le GMPS : il s'obtient par combinaison de deux indicateurs : le GMP et le Pathos moyen pondéré (PMP). Le PMP s'obtient quant à lui par l'agrégation des besoins en soins des résidents évalués à l'aide de l'outil Pathos puis pondérés en fonction de huit postes professionnels de soins. Sa pertinence fera l'objet d'une discussion ci-après. Le GMPS obéit à la formule de calcul suivante : GMPS = GMP + (2,59 x PMP) |
Tableau synthétique du financement d'un Ehpad
|
Soin |
Dépendance |
Hébergement |
||
|
Forfait
(ou dotation) global versé par
l'ARS
|
Forfait
(ou dotation) global versé
|
Prix de journée
versé
|
B. LA RÉFORME TARIFAIRE DES EHPAD : VERS LA CONVERGENCE DES DOTATIONS
La loi d'adaptation de la société au vieillissement 2 ( * ) a engagé une redéfinition importante des deux forfaits - soins et dépendance - attribués aux Ehpad. Ces deux forfaits étant versés par deux autorités tarifaires différentes - ARS et conseil départemental - leur refonte soulève des problèmes de nature très diverse.
1. La redéfinition globalement acceptée de la dotation médicalisée
La réforme du forfait global de soins s'inscrit dans un objectif de convergence tarifaire : chaque établissement doit, sur la période 2017-2021, voir sa dotation médicalisée reconstruite à partir de critères homogènes et objectifs. Ainsi, la grande majorité des mesures nouvelles portées par l'OGD annoncées à chaque projet de loi de financement de la sécurité sociale (PLFSS) se concentre sur un appui financier à la redéfinition de la dotation médicalisée des Ehpad.
Sur la période 2017-2021 , la direction générale de la cohésion sociale (DGCS) a confirmé à votre rapporteur que 430 millions d'euros seraient consacrés, au titre des mesures nouvelles, au soutien financier à la réforme, à raison de 100 millions d'euros par an (30 millions d'euros pour 2021).
Le déploiement a débuté au cours de l'exercice 2016 avec la publication de la nouvelle formule de calcul de la dotation médicalisée. La construction de la nouvelle équation tarifaire, dont doit résulter le montant de la dotation, a globalement entraîné une augmentation des tarifs versés . 85 % des Ehpad, en majeure partie des Ehpad gérés par des acteurs publics, ont ainsi connu une valorisation de leurs crédits médicalisés. Votre rapporteur souhaite néanmoins souligner qu'une difficulté pourrait émerger pour les prochains exercices au regard des différentes composantes de l'équation.
Formule de la nouvelle dotation globale de soins
|
Forfait global de soins (équation tarifaire) |
+ |
Financements complémentaires |
#177; |
Modulation
|
|
GMPS x valeur de point définie au niveau national x capacité autorisée de l'Ehpad |
Le Gouvernement a pris l'engagement d'une revalorisation systématique du GMPS de chaque établissement au moment de la signature de son contrat pluriannuel d'objectif et de moyens (Cpom) ainsi qu'à l'issue des trois années suivant cette signature. Au regard de l'évolution des besoins, ces revalorisations ne manqueront pas de déboucher sur des augmentations du forfait global de soins, dont le niveau risque d'excéder de beaucoup les seuls 430 millions d'euros envisagés sur 2017-2021. Plusieurs acteurs associatifs ont à ce titre fait part de leur inquiétude sur la conséquence d'une augmentation du GMPS sur le versement d'une dotation médicalisée sous contrainte budgétaire globale : la diminution de la valeur de point définie au niveau national , qui ne manquerait pas de pénaliser l'ensemble du secteur. Votre rapporteur invite sur ce point à la plus grande vigilance.
Par ailleurs, il émet quelques doutes sur l'usage que le Gouvernement semble vouloir faire des financements de soutien à la réforme . Ces derniers ne rentrent pas dans le champ de l'équation tarifaire et sont attribués de façon discrétionnaire aux établissements dont la dotation globale (médicalisée et autonomie) aurait connu une diminution nette après la réforme. Les crédits des financements de soutien représentent 72 millions d'euros sur les 100 millions d'euros pour 2017, et 28 millions d'euros sur les 100 millions d'euros annoncés pour 2018 . Par ailleurs, la ministre des solidarités et de la santé a annoncé le 26 janvier 2018 une rallonge de 50 millions d'euros supplémentaires .
2. Un point de crispation récent : la redéfinition de la dotation à l'autonomie
La réforme de la dotation à l'autonomie a connu un déroulement moins consensuel. Inscrite elle aussi dans une logique de convergence, elle se distingue néanmoins de la réforme de la dotation médicalisée par le cadre de sa mise en oeuvre : convergence nationale pour celle-ci , convergence départementale pour celle-là .
Plusieurs griefs lui ont été adressés, dont le premier regarde les conditions de consultation du Parlement à son sujet . Alors que la redéfinition de la dotation médicalisée avait fait l'objet d'un débat approfondi lors de la discussion de la loi ASV, celle de la dotation à l'autonomie a été mise en oeuvre par un décret pris sur la base d'une simple mention figurant dans un amendement du Gouvernement déposé en seconde lecture et n'ayant, en pratique, fait l'objet d'aucune explication ni discussion devant le Parlement. Ainsi, contrairement à une dotation médicalisée dont le remaniement fut organisé dans la transparence, la nouvelle mouture de la dotation à l'autonomie ne parvint à la connaissance des acteurs qu'au début de l'exercice 2017 pour une application immédiate au 1 er janvier 2018.
Les termes du décret du 21 décembre 2016 suivent les mêmes principes que pour la dotation médicalisée : il s'agit de sortir d'une logique d'attribution de la dotation à l'autonomie fondée sur une reconduction historique, et de prendre en compte le niveau d'activité de l'établissement. Compte tenu de l'intervention accrue du conseil départemental dans son versement, il fallait aussi intégrer le contexte budgétaire contraint dans lequel ces derniers participent au financement des Ehpad.
Formule de la nouvelle dotation à l'autonomie
|
Forfait global dépendance (équation tarifaire) |
+ |
Financements complémentaires |
#177; |
Modulation
|
|
Niveau de dépendance moyen des résidents x valeur du « point Gir départemental » arrêtée par le PCD x capacité autorisée de l'Ehpad |
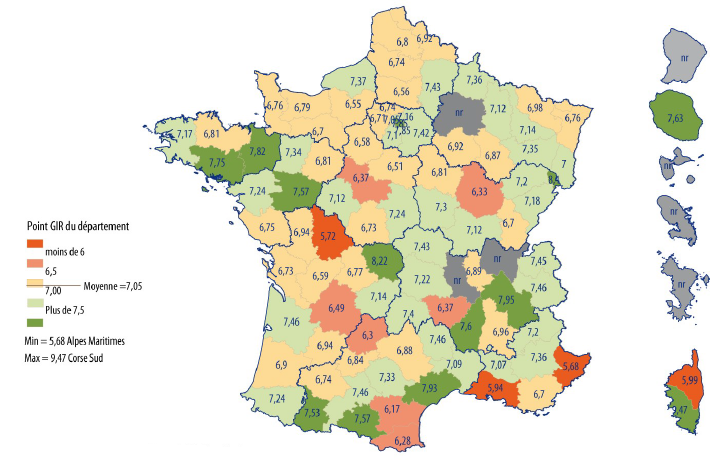
Les termes de l'équation du forfait global dépendance prennent en compte la réalité du niveau de dépendance des résidents. Les protestations qui se sont élevées au cours de l'été 2017 se sont concentrées sur l'intervention d'un « point Gir départemental » arrêté par le président du conseil départemental. L'introduction d'un coefficient susceptible de faire apparaître de grandes disparités entre départements, pour financer une perte d'autonomie dont le « Girage » est quant à lui déterminé au niveau national, présente le risque d'une inégalité territoriale en termes de prise en charge de la dépendance .
Le décret du 21 décembre 2016 prévoit pour chaque point Gir départemental un dispositif de « clapet anti-retour », à savoir l'impossibilité pour le point, revalorisé chaque année, de prendre une valeur inférieure à celle de l'année précédente. Il n'en demeure pas moins que certains acteurs associatifs ont prévenu votre rapporteur des écarts importants que l'on pouvait déjà constater sur le territoire dans la détermination de ce point : onze départements l'ont fixé à moins de 6,5 euros , la très grande majorité d'entre eux l'ont chiffré entre 6,5 et 7,5 euros et douze l'ont porté à plus de 7,5 euros . Ces différences de pratiques laissent en effet songeur : est-il acceptable qu'une perte d'autonomie de même nature soit plus ou moins bien financée selon le département où elle est prise en charge ? Pour le risque de perte d'autonomie, qui concerne tout de même l'ensemble de la population, votre rapporteur trouve curieux que l'on admette une telle inégalité de couverture.
Les points Gir départementaux
Source : Fehap
Outre l'écueil de la couverture territoriale, la réforme de la dotation à l'autonomie n'a pas manqué de susciter les réactions des acteurs du secteur des personnes âgées. En effet, contrairement à la réforme de la dotation médicalisée, dont les effets conduisirent à une revalorisation globale des versements, la réforme de la dotation à l'autonomie pénaliserait fortement certains Ehpad , pour lesquels le passage de la reconduction historique au nouveau forfait global dépendance engendrerait des pertes de plusieurs centaines de milliers d'euros . Ce phénomène connaîtrait une circonstance aggravante : inversement à la réforme de la dotation médicalisée, les « perdants » seraient en grande majorité les Ehpad publics et associatifs 3 ( * ) , et les « gagnants » se trouveraient du côté des Ehpad privés à but lucratif .
Plusieurs éléments doivent être rappelés. En premier lieu, votre rapporteur estime qu'il était nécessaire de réformer la dotation à l'autonomie, la perte subie par certains Ehpad reflétant en partie les incohérences du modèle de la reconduction historique jusqu'ici pratiquée. En deuxième lieu, la réforme de l'état prévisionnel de recettes et de dépenses (EPRD) conduite parallèlement à celle de la tarification permet désormais aux Ehpad de pratiquer une fongibilité budgétaire entre les dotations médicalisée et à l'autonomie , les excédents de la première pouvant venir compenser la perte de la seconde (uniquement sur les postes cofinancés par ces deux dotations).
Une enquête menée par la CNSA et la DGCS a ainsi montré que sur l'ensemble des Ehpad situés sur le territoire français, 2,9 % seulement seraient concernés par une perte nette sur les deux dotations . Les financements de soutien précédemment évoqués de 28 millions d'euros sont destinés à compenser ces établissements particuliers. Votre rapporteur se doit néanmoins d'exprimer un doute sur la méthodologie entourant cette enquête : d'après plusieurs acteurs associatifs, elle reposerait sur un échantillon, certes exhaustif, d'entités juridiques , identifiables par leur numéro du fichier national des établissements sanitaires et sociaux (Finess). Or, une entité juridique se trouve être souvent gestionnaire de plusieurs établissements, dont les activités peuvent largement déborder le cadre de l'accueil des personnes âgées dépendantes. Votre rapporteur estimerait beaucoup plus pertinent que cette enquête soit à nouveau diligentée , en prenant cette fois en compte le numéro Siret de l'établissement , afin de distinguer celui-ci des autres activités de l'entité juridique.
|
Proposition n° 1 : diligenter une nouvelle enquête auprès des établissements sur les impacts de la réforme, en ne retenant que leur activité relative à l'hébergement de personnes âgées dépendantes. |
En l'état actuel des choses, demeure donc une inconnue sur la proportion réelle de « perdants nets » à la réforme de la tarification des Ehpad. Il ne s'agit pas de questionner la pertinence et la nécessité de cette dernière, mais d'accompagner au mieux ceux pour qui ses conséquences seront les plus rudes. Les textes prévoient une période de transition budgétaire de sept ans (à échéance 2024) avant que la réforme tarifaire ne soit pleinement appliquée. Pour la dotation à l'autonomie en particulier , ce rythme de convergence sur sept ans peut même être modulé en fonction des années , afin de permettre des amortissements de trésorerie.
Le véritable enjeu de l'identification des « perdants nets » est celui du risque de la déshabilitation à l'aide sociale . Si la réforme tarifaire pénalise bel et bien les Ehpad publics, ces derniers n'auront d'autre choix que de répercuter leur perte sur une augmentation du tarif d'hébergement acquittable par le résident. Les liens entre l'application d'une tarification décidée par le conseil départemental et la déshabilitation à l'aide sociale avaient déjà été explicités par notre ancien collègue Georges Labazée dans un rapport sur les services d'aide à domicile (Saad) 4 ( * ) . Ce risque appelle donc la plus grande vigilance, afin d'éviter que nous ayons à déplorer le même phénomène dans le secteur des Ehpad.
3. Une solution possible : séquencer la réforme de la tarification et la réforme de la contractualisation
De façon générale, votre rapporteur a le sentiment que le rythme de la réforme de la tarification des Ehpad est inadéquatement calqué sur celui de la réforme du modèle gestionnaire. La réforme de la tarification est menée de front avec la réforme de la contractualisation , qui vise à généraliser la signature par les Ehpad d'un contrat pluriannuel d'objectifs et de moyens (Cpom), alors que leur simultanéité ne paraît pas souhaitable .
Ainsi, de nombreux Ehpad se voient appliquer les modifications de la réforme tarifaire alors que leur régime contractuel relève encore de conventions annuelles tripartites, et non d'un Cpom. Dans les faits, cela conduit les établissements « perdants non Cpomisés » à subir les effets d'une baisse de leurs financements sans bénéficier de la souplesse de gestion introduite par le nouvel instrument contractuel.
|
La réforme de la contractualisation des Ehpad : le Cpom comme condition à l'assouplissement gestionnaire La loi portant adaptation de la société au vieillissement (ASV) a prévu la généralisation progressive de la signature par les Ehpad de contrats pluriannuels d'objectifs et de moyens, se substituant aux anciennes conventions annuelles tripartites. Afin d'inciter à l'adoption de ces nouveaux instruments contractuels, les pouvoirs publics leur ont associé plusieurs mécanismes d'assouplissement de gestion financière, qui ne sont ouverts aux directeurs d'établissement qu'à la condition de la signature du Cpom. Parmi ces mécanismes, deux éléments fondamentaux opèrent une réforme profonde du pilotage financier de l'Ehpad : - l'état prévisionnel de recettes et de dépenses (EPRD) est un instrument comptable qui permet de réunir en un seul compte de résultat prévisionnel les charges et les produits de l'établissement (article R. 314-213 du CASF). L'EPRD permet ainsi d'introduire de la porosité des trois sections tarifaires (soins, dépendance et hébergement) à la condition toutefois que les « recettes affectées soient employées à l'usage auquel elles sont prévues » (article R. 314-222). Cette dernière nuance a été notamment introduite pour empêcher les abus de gestion qui auraient amené à user des dotations soins et dépendance pour d'autres destinations ; - la liberté d'affectation des résultats excédentaires des différentes sections tarifaires de l'Ehpad est ouverte par l'article R. 314-43 du CASF, qui prévoit que « lorsque le Cpom est signé [...], ce contrat prévoit les modalités d'affectation [des] résultats en lien avec ses objectifs [...] ». Ces deux outils de souplesse de gestion ne sont donc pas accordés aux établissements signataires de conventions annuelles tripartites , pour lesquels les dotations budgétaires restent étanches et les éventuels excédents budgétaires font l'objet d'une reprise par l'autorité tarifaire. |
Le plein déploiement de la réforme de la contractualisation est attendu pour le 31 décembre 2021. Outre l'incitation faite au gestionnaire, un mécanisme de sanction est explicitement prévu par l'article L. 313-12 du CASF pour le gestionnaire récalcitrant qui, en cas de refus de signer le Cpom ou de le renouveler, pourra subir une minoration du forfait global de soins pouvant aller jusqu'à 10 %.
Or le nombre d'Ehpad ayant actuellement recours au Cpom est extrêmement faible : selon un rapport remis au Parlement par la direction générale de la cohésion sociale 5 ( * ) (DGCS), seuls 1,72 % des Ehpad seraient signataires d'un Cpom en 2015 . Par conséquent, privés dans leur grande majorité des outils d'assouplissement de leur gestion budgétaire, les Ehpad « perdants » perçoivent à juste titre la réforme de la tarification comme exclusivement punitive , alors que la signature d'un Cpom pourrait leur permettre d'absorber ses effets.
Votre rapporteur estime donc plus sage, plutôt que de conduire les deux réformes de la contractualisation et de la tarification de concert, de conditionner la seconde à la pleine réalisation de la première . Il convient donc de repenser la réforme tarifaire des Ehpad dans le cadre plus large d'une incitation à leur « Cpomisation ».
|
Proposition n° 2 : réorienter la réforme tarifaire des Ehpad selon la séquence suivante : 1) interrompre la mise en oeuvre de la réforme tarifaire en figeant les dotations à l'autonomie sur leur niveau de l'exercice 2016 ; 2) concentrer l'effort sur la diffusion des Cpom ; 3) reprendre la réforme tarifaire un fois atteinte une couverture de Cpom suffisante. |
C. LA NÉCESSITÉ D'UNE REFONTE PLUS AMBITIEUSE DU FINANCEMENT
1. Le problème structurel du copilotage et du cofinancement
Au-delà des difficultés soulevées par la redéfinition des deux grands forfaits versés aux Ehpad, les contestations qu'engendre la réforme tarifaire renvoient au problème plus large des structures cofinancées . Votre rapporteur aura l'occasion, lorsqu'il abordera l'enjeu plus stratégique du financement de la dépendance, de souligner à quel point le cofinancement des structures médico-sociales par l'assurance-maladie et le conseil départemental reflète l'oscillation non tranchée entre une politique assurantielle (au titre de la médicalisation) et une politique de solidarité (au titre de l'accompagnement de la perte d'autonomie).
Ce partage des financements, censé refléter l'incompatibilité de deux interventions indépendantes des pouvoirs publics, est très largement artificiel : la mesure des besoins en soins des résidents d'Ehpad s'appuyant pour une large part sur le GMP, elle prouve que la médicalisation des établissements est indissociable de l'état de dépendance des personnes accueillies. Soins et dépendance sont évidemment trop liés pour justifier que deux types d'acteurs publics, au motif de la compétence historique de la sécurité sociale en matière de couverture du risque-maladie, interviennent dans son financement.
Le maintien de cette ambiguïté, que les débats nationaux n'ont toujours pas éclaircie, engendre pour les gestionnaires d'établissements - particulièrement ceux non signataires de Cpom - d' importantes complexités administratives liées à la dualité de pilotage et de financement .
Ces dernières sont amplifiées dans les cas de faible coordination entre l'ARS et le conseil départemental . Officiellement, le pilotage de l'offre médico-sociale, qui fait depuis 2003 l'objet d'une planification nationale, s'appuie aux termes de l'article L. 312-5 du CASF sur les schémas départementaux d'organisation sociale et médico-sociale, qui déterminent les perspectives et les objectifs de développement de l'offre sociale et médico-sociale. C'est donc le conseil départemental qui est historiquement identifié comme l'acteur moteur de l'offre.
Cependant, « afin de pallier la carence des schémas départementaux » 6 ( * ) , la loi du 21 juillet 2009 7 ( * ) a créé le schéma régional de l'offre médico-sociale , depuis intégré au schéma régional de santé par la loi du 26 janvier 2016 8 ( * ) . L'article R. 1434-4 du code de la santé publique dispose expressément que l'ARS « effectue un diagnostic comportant une dimension prospective des besoins de santé, sociaux et médico-sociaux et des réponses existantes à ces besoins ». L'article R. 1434-7 va même plus loin en spécifiant que le schéma régional de santé est « opposable » aux établissements et services sociaux et médico-sociaux. Se trouve ainsi consacrée la dualité, voire la conflictualité de pilotage entre un conseil départemental historiquement désigné depuis les lois de décentralisation comme le chef de file de l'action territoriale médico-sociale et l'ARS, dont le schéma a été, contrairement aux schémas départementaux, revêtu d'une force contraignante.
2. L'urgente question du reste à charge
a) La composition du reste à charge
Le reste à charge des résidents désigne la part du financement de l'Ehpad devant être directement acquittée par la personne accueillie, après déduction des différentes contributions publiques :
- le reste à charge sur la section tarifaire relative aux soins est a priori limité : les dépenses de soins non couvertes par le forfait global de soins peuvent faire l'objet d'une couverture par les régimes de base d'assurance-maladie des résidents, qui peuvent bénéficier de couvertures-soins plus ou moins étendues ;
- le reste à charge sur la section dépendance désigne la partie devant être acquittée par le résident au titre de l'accompagnement de sa perte d'autonomie après versement de l'Apa. De façon générale, l'Apa en établissement permet de prendre en charge une partie des frais de dépendance des personnes Gir 1-Gir 4 de façon à les ramener au niveau des frais des Gir 5-6. Ainsi, un peu moins de 2 milliards d'euros sont versés chaque année au titre de l'Apa en établissement et un peu plus d'un milliard d'euros est payé par les résidents 9 ( * ) ;
- le reste à charge sur la section hébergement est de loin le plus important. En fonction du statut de l'établissement (public habilité à recevoir des bénéficiaires de l'aide sociale, public, privé), le prix de journée peut être librement fixé par ce dernier ou contraint par un plafond fixé par le conseil départemental. Le tarif hébergement représente une masse financière de 11,5 milliards d'euros, pour laquelle trois dispositifs d'atténuation sont prévus : l'aide au logement, la réduction d'impôt et une aide sociale à l'hébergement (ASH) délivrée par le conseil départemental. Ces dispositifs totalisent une somme d'environ 2 milliards d'euros, ce qui laisse un reste à charge hébergement d'environ 9,5 milliards d'euros .
|
Dépendance |
Hébergement |
Reste à charge total |
||
|
Après versement de l'Apa |
Après versement des APL, de l'ASH et de la réduction d'impôt |
|||
|
1 milliard d'euros |
+ |
9,5 milliards d'euros |
= |
10,5 milliards d'euros |
Ces chiffres étant calculés pour l'exercice 2011, leur rapport au nombre de résidents alors constatés (693 000) donne un reste à charge moyen mensuel de 1 263 euros .
b) Les pistes de diminution du reste à charge
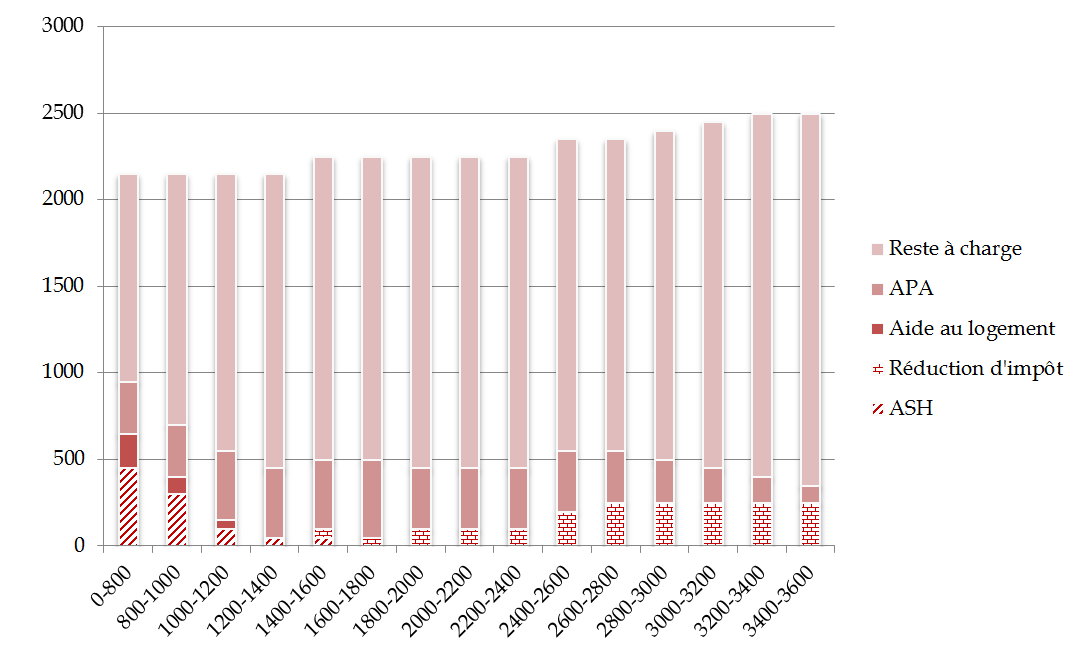
Le tableau ci-dessous montre le niveau du reste à charge d'un résident d'Ehpad, ainsi que des dispositifs sociaux de diminution de ce dernier auxquels il est éligible, en fonction des ressources dont il dispose.
Le reste à charge en établissement
Source : Drees (données de 2011 10 ( * ) )
On constate que le rythme d'augmentation du reste à charge en fonction de l'augmentation des ressources des résidents est bien moins élevé que le rythme de disparition des dispositifs sociaux de diminution du reste à charge. Autrement dit, les instruments d'atténuation du reste à charge se montrent efficaces pour les résidents les plus modestes mais voient leurs effets limités à ces catégories spécifiques .
Votre rapporteur y voit deux raisons principales : la nature particulière de l'ASH qui peut décourager son activation et la nature faiblement redistributive de la réduction d'impôt.
• En effet, l'article L. 132-8 du CASF prévoit que le bénéfice de l'ASH par un résident d'Ehpad ouvre droit au recouvrement sur sa succession par le conseil départemental des sommes touchées à ce titre. L'article R. 132-12 précise que ce recouvrement sur la succession du bénéficiaire « s'exerce sur la partie de l'actif net successoral qui excède 46 000 euros ». Le recueil de nombreux témoignages rend compte de la profonde réticence des résidents d'Ehpad à demander le bénéfice d'un dispositif dont leurs héritiers auront à rembourser le montant. Ainsi, les résidents les plus modestes se verront contraints d'y recourir, mais on peut observer qu'à partir d'un certain niveau de ressources, très rapidement, les demandes d'ASH cessent.
Par ailleurs, on estime à entre 1 et 2 milliards d'euros les dépenses totales des conseils départementaux dues au titre de l'ASH, avec une proportion de récupération sur succession variant entre 3 et 6 % 11 ( * ) , soit entre 30 et 60 millions d'euros . Elever sensiblement, par exemple à 300 000 euros, le seuil au-delà duquel il est procédé à la récupération sur succession de l'ASH n'aurait donc pas d'incidence financière majeure.
|
Proposition n° 3 : relever le seuil au-delà duquel il est procédé au recouvrement sur succession de l'ASH. |
• Quant à la réduction d'impôt, son caractère faiblement redistributif s'explique par ses contours mêmes. Aux termes de l'article 199 quindecies du code général des impôts (CGI), les contribuables accueillis en Ehpad bénéficiaires de l'Apa « bénéficient d'une réduction d'impôt égale à 25 % du montant des dépenses qu'ils supportent effectivement tant au titre de la dépendance que de l'hébergement [qui] ne peut pas excéder 10 000 euros par personne hébergée ».
Les montants perçus de l'Apa et de l'ASH doivent donc être déduits du niveau de dépenses afférentes à la dépendance pour le calcul de la réduction d'impôt. Le bénéfice de l'ASH venant diminuer le reste à charge, la réduction d'impôt dont pourraient profiter les résidents bénéficiaires s'en trouve mécaniquement réduite. Par ailleurs, la réduction d'impôt ne profitant qu'aux résidents contribuables au titre de l'impôt sur le revenu, la majeure partie des bénéficiaires de l'ASH s'en trouvent exclus.
|
Proposition n° 4 : ne pas déduire les montants perçus au titre de l'Apa et de l'ASH des dépenses afférentes à la dépendance pour le calcul de la réduction d'impôt à laquelle ils sont éligibles. |
Une troisième piste a retenu toute l'attention de votre rapporteur. La fixation des tarifs journaliers pratiqués par les établissements obéit à une règle de variation posée à l'article L. 342-3 du CASF : « le prix du socle de prestations et les prix des autres prestations d'hébergement sont librement fixés lors de la signature du contrat [de séjour de la personne]. Ils varient ensuite [...] dans la limite d'un pourcentage » fixé par arrêté ministériel. La liberté de fixation des tarifs journaliers n'est limitée que dans le cas des bénéficiaires de l'aide sociale à l'hébergement. À cet égard, votre rapporteur réitère ses craintes quant au risque de voir certains établissements recourir aux déshabilitations massives afin de rétablir des marges réduites par la réforme tarifaire.
Plusieurs établissements, afin de contrer l'augmentation du reste à charge de leurs résidents les plus modestes (risque auquel la réforme tarifaire les expose davantage), ont proposé de pratiquer des prix de journées différenciés selon le niveau de ressources des résidents . L'idée est intéressante, mais s'expose en l'état actuel du droit au risque d'être qualifiée de pratique anticoncurrentielle et attentatoire à la bonne information des personnes accueillies. Pour la mener à bien, une disposition législative est indispensable.
|
Proposition n° 5 : prévoir une disposition législative autorisant les établissements à pratiquer des prix différenciés en fonction du niveau de ressources des résidents, afin de diminuer le reste à charge des plus modestes. |
II. UNE CRISE PROFONDE DU MODÈLE DE RESSOURCES HUMAINES EN EHPAD : L'URGENCE D'UN NOUVEAU SOUFFLE
A. LES DÉPENSES DE PERSONNEL EN EHPAD : PRESSION BUDGÉTAIRE ET MODALITÉS DE FINANCEMENT PARFOIS INADÉQUATES
1. Les dépenses de personnel, premier poste budgétaire
La tripartition des sections tarifaires des Ehpad engendre une certaine complexité de la gestion budgétaire des établissements, notamment au regard des dépenses de personnel , qui mobilisent 89 % de leur budget 12 ( * ) . Outre la pluralité des financeurs, il leur faut également tenir compte des modalités de financement qui diffèrent selon le statut de l'établissement (public, privé non lucratif, privé commercial). Un établissement public doit en effet prendre en compte l'évolution du point d'indice.
Les circulaires budgétaires établissent systématiquement un taux de progression de la masse salariale des personnels rémunérés sur la section soins. Ce taux prend compte de l'effet « glissement, vieillesse et technicité ». Il s'élevait en 2016 à 0,84 % et en 2017 à 1,07 % , dénotant donc un effort indéniable en faveur de l'embauche de personnel, même si l'on peut également y voir l'effet du vieillissement général du personnel travaillant en Ehpad.
Il conviendra également d'évaluer à partir de l'exercice 2019 les mesures contenues dans la loi de finances et la loi de financement de la sécurité sociale pour 2018, qui substituent au crédit d'impôt compétitivité emploi (pour les Ehpad privés commerciaux) et au crédit d'impôt sur la taxe sur les salaires (pour les Ehpad privés non lucratifs) une baisse pérenne de la cotisation patronale maladie de 6 % pour les salariés dont la rémunération n'excède pas 2,5 Smic.
2. Une interrogation sur l'adéquation entre ressources et emplois : les doutes soulevés par le Pathos moyen pondéré
On a précédemment vu que l'intervention des deux financeurs publics des structures d'hébergement (assurance maladie et conseil départemental) était déterminée par le calcul de deux dotations globales, elles-mêmes fondées sur les outils Pathos et Aggir. Ces deux outils ont été conçus de manière à décrire les besoins de la personne âgée dépendante de la façon la plus précise possible ; votre rapporteur s'interroge toutefois sur leur capacité à intégrer, dans la description des besoins, la traduction de ces derniers en équivalents temps plein (ETP) requis pour les satisfaire . Autrement dit, si votre rapporteur ne doute pas de la pertinence des deux outils d'analyse - Aggir et Pathos - mis au point pour décrire les besoins des résidents, il lui paraît nécessaire de questionner l'efficacité des indicateurs statistiques qui en sont dérivés - GMP et PMP - et qui guident la décision tarifaire.
À cet égard, le GMP ne semble pas poser de difficulté particulière. Les dix « variables discriminantes » de l'autonomie corporelle et mentale de la personne 13 ( * ) sont codées par les équipes départementales en fonction du degré d'accompagnement requis pour leur accomplissement (la personne y parvient-elle totalement seule ? partiellement seule ? ou totalement aidée ?). L'élaboration du codage Aggir, en exprimant le besoin de la personne en « unités humaines d'accompagnement », semble donc assurer de manière satisfaisante la correspondance de ce besoin avec les ETP nécessaires pour le couvrir .
Un doute subsiste cependant pour l'outil Pathos. Ce dernier fonctionne selon une modélisation en trois étapes. À chaque dysfonctionnement pathologique, prélevé parmi un choix de 49 cas cliniques, correspond un des douze profils de soins, appelés également stratégie thérapeutique 14 ( * ) . Chaque couple état pathologique-profil de soin est ensuite renseigné dans l'algorithme Pathos, qui réalise une sommation pondérée des moyens requis dans huit postes de soins distincts 15 ( * ) . De l'avis de la majorité de la communauté gérontologique, l'outil Pathos parvient ainsi à évaluer avec pertinence l'ensemble des dimensions du soin que requiert un patient âgé dépendant, pris individuellement . Un problème se pose néanmoins dès qu'il s'agit de mesurer le soin collectif requis à l'échelle d'un établissement .
Passer de l'individuel au collectif nécessite en effet de mettre en place un indicateur agrégé et pondéré. Le Pathos moyen pondéré (PMP) est calculé comme la somme de l'ensemble des points de niveaux de soins dans les huit postes de soins pondérés par un coefficient variable selon les postes, le tout divisé par l'effectif de l'établissement. Il est capital de signaler que le critère pondéré du PMP est le poste de soins (c'est-à-dire le professionnel intervenant) et non l'état pathologique ou le profil de soins du résident . En conséquence, selon le guide d'utilisation Pathos de 2017 16 ( * ) , un même PMP « peut être une conjugaison très variable des niveaux de soins nécessaires dans les huit postes [de soins] et recouvrir, en matière de besoins et d'organisation, des réalités très différentes ».
|
L'introduction du PMP dans le calcul de la dotation globale de soins : une logique plus budgétaire que sanitaire Avant que ne soit introduit l'objectif de convergence tarifaire « globale » entre établissements pour le calcul de la dotation de soins, cette dernière leur était attribuée selon la logique d'un « plancher commun », appelée dotation minimale de convergence (Dominic) . Cette dotation minimale commune pouvait par la suite être augmentée par arrêté préfectoral. La Dominic était déterminée à partir du GMP, auquel s'ajoutait un nombre forfaitaire de points fonction du degré de médicalisation de l'établissement, l'addition des deux formant le GMPS. Ce dernier était par la suite multiplié par une valeur de point définie par circulaire ministérielle, puis par le nombre de résidents. Les dotations Dominic, soumises par ailleurs à des coefficients multiplicateurs variables, présentaient le triple écueil d'être rapidement exponentielles, de tarifer différemment des établissements similaires selon leur implantation territoriale, et surtout de tenir très imparfaitement compte du besoin en soins , uniquement exprimé de façon forfaitaire. Le souci d'une dotation médicalisée plus conforme aux besoins thérapeutiques réels s'est exprimé à partir de 2007 17 ( * ) , par l'introduction du référentiel Pathos dans son calcul. Néanmoins, compte tenu de la prise de conscience d'une dépense publique de plus en plus dégradée, la redéfinition d'une dotation médicalisée plus fidèle aux besoins en soins ne pouvait se penser en dehors d'une gestion plus contrainte des deniers publics . L'introduction du PMP tente de répondre à ce double impératif. Conçu à partir d'un référentiel Pathos décrivant les situations thérapeutiques des résidents, la pondération par le poste de soins vise à tenir compte de la contrainte financière que suppose la rémunération des différents personnels. Il est néanmoins permis de penser que les modalités de calcul du PMP l'aient davantage soumis à la logique budgétaire qu'à la logique sanitaire . |
Votre rapporteur souhaiterait que soit sérieusement envisagée l'hypothèse selon laquelle l'inadéquation de la dotation aux soins de plusieurs Ehpad soit une conséquence directe de l'intégration du PMP à son calcul. En effet, la communauté gérontologique reconnaît dans son ensemble l'intérêt scientifique de Pathos comme outil descriptif des pathologies individuelles mais conteste la pertinence du PMP comme déterminant de tarifications collectives . Selon une étude diligentée par la Cnamts 18 ( * ) , ancienne mais dont les résultats restent pertinents, « limiter le modèle Pathos au seul PMP appauvrit considérablement l'outil et ne permet pas d'évaluer la nature réelle qualitative des besoins, indispensable pour établir un projet d'établissement ».
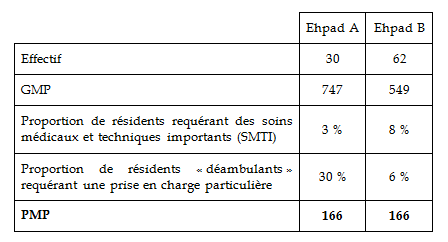
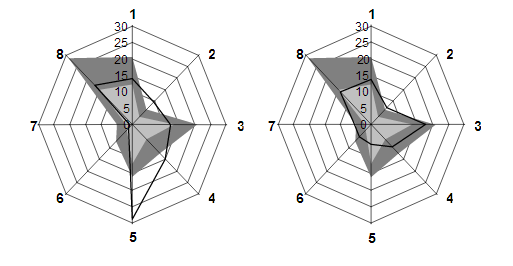
|
Un exemple de deux PMP identiques 19 ( * ) Prenons le cas de deux Ehpad présentant la population suivante : Bien que leur composition diffère sensiblement, les deux établissements affichent un niveau de PMP identique, qui se répartit entre les huit postes de soins selon les deux diagrammes en radar suivants. La structure étudiée y figure en trait plein , les deux zones grises désignant respectivement la moyenne du PMP des unités de soins de longue durée (gris foncé) et des Ehpad (gris clair) d'un échantillon prélevé en 2003. Les huit postes y sont numérotés ainsi : le médecin gériatre (1), le médecin psychiatre (2), l'infirmier (3), l'intervenant en rééducation (4), l'intervenant en psychothérapie (5), la biologie (6), l'imagerie médicale (7) et la pharmacie (8). L'examen de ces graphiques montre qu'à PMP égal, les besoins diffèrent fortement sur trois postes de soins : l'infirmier, l'intervenant en rééducation et l'intervenant en psychothérapie . La dotation globale de soins ne sera pas la même pour les deux établissements, puisqu'elle intègre également le GMP, mais elle risque de ne couvrir que très imparfaitement leurs besoins de ces trois personnels médicaux et paramédicaux spécialisés. |
L'élaboration de l'outil Pathos a donné lieu à la mise au point, en plus du PMP, d'un autre indicateur : le groupe de patients proches (GPP). Cet indicateur a pour objet de rassembler les résidents d'un établissement en fonction de leurs besoins thérapeutiques quantitatifs et qualitatifs. Répartis selon huit degrés 20 ( * ) , les GPP hiérarchisent les résidents d'un établissement en fonction de l'intensité thérapeutique requise par leur état . Il s'agit, contrairement au PMP, d'un outil descriptif de l'existant qui ne peut tel quel être utilisé pour orienter la décision tarifaire. Plusieurs études ont tenté de convertir le GPP en un indicateur tarifaire : le groupe homogène de services (GHS). À rebours du PMP, il s'agirait non plus de pondérer le niveau de soin requis par un coefficient appliqué à chacun des huit postes de soins, mais d' inverser la logique tarifaire en pondérant chacun des huit postes de soins par un coefficient appliqué à chaque GPP . La dotation globale de soins, calculée sur le fondement de ce nouvel indicateur, traduirait de façon bien plus fiable le besoin en ETP que suppose le profil de soins des résidents.
|
Proposition n° 6 : dans le calcul de la dotation globale de soins, substituer au PMP un indicateur statistique susceptible de mieux traduire en ETP les besoins thérapeutiques des résidents. |
3. La fongibilité des dépenses de personnel : entre opportunités et risques
a) Trois canaux financiers pour les dépenses de personnel
L'abondement du budget des Ehpad par trois financeurs distincts (ARS, conseil départemental, personne hébergée) a initialement conduit les pouvoirs publics à limiter les possibilités pour les gestionnaires d'établissements d'user indifféremment des trois formes de financement pour leurs dépenses de personnel. La position se défendait, en raison notamment du caractère spécifique de certains personnels, qui interdisait par exemple que le gestionnaire se serve de la dotation de soins pour des embauches autres que médicales. Néanmoins, l'absence totale de fongibilité entre sections tarifaires a été progressivement dénoncée comme privant l'établissement de l'agilité nécessaire dans la gestion de ses ressources humaines .
Le décret du 21 décembre 2016 a ainsi partiellement redéfini les postes de dépenses de personnel que les différentes sections tarifaires pouvaient financer, dans le sens d'une plus grande souplesse.
S'agissant de la section soins , l'article R. 314-166 du CASF énumère les charges de personnel suivantes : les « interventions du médecin coordonnateur, du personnel médical, de pharmaciens et d'auxiliaires médicaux assurant les soins, à l'exception des diététiciens », « concurremment avec les produits relatifs à la dépendance , les charges de personnel afférentes aux aides-soignants, aux aides médico-psychologiques et aux accompagnateurs éducatifs et sociaux (AS-AMP-AES) », enfin les « rémunérations ou honoraires versés aux infirmiers libéraux intervenant au sein de l'établissement ». Dans le cas où l'Ehpad a opté pour le tarif global , les produits de la section soins peuvent également couvrir les « rémunérations ou honoraires versés aux médecins spécialistes en médecine générale et en gériatrie et aux auxiliaires médicaux libéraux exerçant dans l'établissement ».
S'agissant de la section dépendance , l'article R. 314-176 du CASF dresse la liste des personnels suivants : « l'emploi de personnels affectés aux fonctions de blanchissage, nettoyage et service des repas [les agents de service hospitalier (ASH) ], concurremment avec les produits relatifs à l'hébergement », « concurremment avec les produits relatifs aux soins , les charges de personnel afférentes aux aides-soignants, aux aides médico-psychologiques et aux accompagnateurs éducatifs et sociaux » et « l'emploi de psychologues ».
S'agissant enfin de la section hébergement , l'article R. 314-179 du CASF, outre les charges concurrentes avec la section dépendance, lui fait assumer les « charges relatives à l'emploi de personnel assurant accueil, l'animation de la vie sociale, l'entretien, la restauration et l'administration générale ». L'article R. 314-180 précise par ailleurs que « le tarif journalier moyen afférent à l'hébergement ne peut pas prendre en compte les charges relevant exclusivement des forfaits globaux relatifs aux soins et à la dépendance ».
|
Financeur |
|||
|
Soins |
Dépendance |
Hébergement |
|
|
Personnel médical, pharmacien et auxiliaires médicaux |
X |
||
|
Infirmiers libéraux |
X |
||
|
AS-AMP-AES |
X 21 ( * ) |
||
|
Psychologues |
X |
||
|
ASH (blanchissage, nettoyage et service des repas) |
X 22 ( * ) |
||
|
Accueil, animation de la vie sociale, entretien, restauration |
X |
||
b) Le poste d'aide-soignant : un rapprochement nécessaire des dépenses de personnel de la section soins et de la section dépendance
La restriction posée par l'article R. 314-180, explicitée exclusivement pour les produits de la section hébergement, donne à penser que le pouvoir réglementaire laisse la porte ouverte à des opérations de fongibilité accrue entre les sections soins et dépendance, et notamment pour les dépenses en AS-AMP-AES, qu'elles financent concurremment . Votre rapporteur accueille d'autant plus favorablement l'introduction de cette souplesse que les tâches des AS-AES sont susceptibles, selon le profil des résidents, de comporter des éléments plus ou moins importants de soins ou d'aide à l'autonomie.
L'étude nationale de coûts 23 ( * ) menée en 2015 par l'Agence technique de l'information sur l'hospitalisation (Atih) sur un échantillon de 68 établissements se montre à cet égard particulièrement éclairante. L'étude se penche notamment sur quatre cas d'établissements distincts : les résidents présentent un état de santé stable et un niveau de dépendance faible (cas A), un niveau de santé stable et un niveau de dépendance élevé (cas B), un niveau de santé fragile et des pathologies psychiatriques qui n'entament pas leur autonomie (cas C), un niveau de santé fragile et un confinement au lit qui entraîne une dépendance élevée (cas D).
|
Cas A |
Cas B |
Cas C |
Cas D |
|
|
Part du coût du soin dans le prix de journée |
23,4 % |
19,6 % |
25,6 % |
19,6 % |
|
Part du coût de l'aide à l'autonomie dans le prix de journée |
16,0 % |
35,7 % |
33,3 % |
33,9 % |
|
Part des infirmiers dans les dépenses de personnel |
10,9 % |
9,4 % |
11,5 % |
9,5 % |
|
Part des AS-AES dans les dépenses de personnel |
25,4 % |
44,7 % |
47,1 % |
44,0 % |
|
Part de l'activité des AS-AES consacrée au soin |
16,0 % |
12,0 % |
23 % |
18 % |
|
Part de l'activité des AS-AES consacrée à l'aide à l'autonomie |
56,0 % |
75,0 % |
> 56,0 % |
> 75,0 % |
Source : ENC Atih 2015 (les données en italique ont fait l'objet d'une extrapolation)
Le premier enseignement de ce tableau est la prépondérance du poste AS-AMP-AES dans les dépenses de personnel d'un Ehpad . Il constitue de toute évidence le vivier de personnel le plus important et, a fortiori , celui dont les tâches font l'objet des ajustements et des redéfinitions les plus sensibles selon le profil des publics accueillis. Les établissements recourent d'autant plus volontiers à la pluralité des compétences de ce poste que ce dernier est autant mobilisable sur les tâches de soins que celle d'aide à l'autonomie et que sa polyvalence est explicitement consacrée par la dualité de son financement.
On observe que les tâches des AS-AMP-AES varient considérablement selon le profil des résidents. Ils assument en proportion davantage de tâches de soins lorsque les résidents présentent un état de santé stable, et s'occupent en proportion davantage d'aide à l'autonomie lorsque les résidents présentent un état de santé fragile, conséquence de la mobilisation plus importante de l'infirmier. Il est néanmoins important de signaler que l'aggravement de l'état de santé du résident se traduit pour l'AS-AMP-AES par un déchargement relatif de ses tâches de soins de moindre ampleur que l'alourdissement de ses tâches d'aide à l'autonomie .
Votre rapporteur en déduit que le poste d'AS-AMP-AES, en plus d'être le plus représenté au sein des établissements, est indubitablement celui dont la charge de travail est la plus sensible aux besoins en soins et en aide à l'autonomie des résidents. Il lui paraît donc indispensable que l'agence régionale de santé et les conseils départementaux se saisissent de la souplesse nouvellement offerte par les articles R. 314-166 et R. 314-176 du CASF pour construire des clefs de répartition du financement des AS-AMP-AES variables par établissement selon le public accueilli .
Si l'on reprend les quatre cas exposés ci-dessus, on se rend compte que dans les cas A et C, l'aide-soignant consacre de 2,5 à 3,5 fois plus de son temps à l'aide à l'autonomie qu'aux soins, alors que dans les cas B et D, il consacre presque 6 fois plus de temps à l'aide à l'autonomie qu'aux soins. Afin que ces postes ne servent pas excessivement de variables d'ajustement budgétaire, il faudrait que la répartition de leur financement par les deux autorités tarifaires reflète ces proportions .
Les autorités pourraient profiter du Cpom pour inscrire cette nouvelle répartition propre à chaque établissement, avec clause de renégociation biannuelle pour tenir compte de la durée de séjour des résidents.
|
Proposition n° 7 : intégrer dans le Cpom de chaque établissement une clef de répartition du financement des postes d'AS-AMP-AES, tenant compte du profil du public accueilli. |
c) La restriction progressive de l'enveloppe fermée et le report sur les autres financeurs
De façon générale, le problème de la dépense de personnel n'est pas uniquement lié à la dualité organique des financeurs, mais également à la dualité des logiques de financement. En effet, les dotations de soins attribuées aux Ehpad par les ARS sont alimentées par la part médico-sociale de l'Ondam, c'est-à-dire par une enveloppe financière dont le montant est défini en amont de sa répartition (« enveloppe fermée »). La dotation de soins est, par conséquent, autant déterminée par l'expression d'un besoin thérapeutique en aval que la définition d'une enveloppe globale en amont.
L'importance des dépenses de soins relevant obligatoirement de l'enveloppe fermée a par ailleurs été accrue par les retouches successives apportées par le pouvoir réglementaire, qui ont augmenté les dépenses obligatoires relevant de la dotation de soins et diminué, par conséquent, celles qui restent à la charge des régimes obligatoires de base de l'assurance-maladie (dont l'enveloppe n'est pas fermée).
Initialement, les dépenses relevant du forfait global de soins étaient très succinctement évoquées : dans le cas du tarif global, « les rémunérations versées aux médecins généralistes et aux auxiliaires médicaux libéraux [...] ainsi que les examens de biologie et de radiologie et les médicaments » ; dans le cas du tarif partiel, « celles relatives au médecin coordonnateur [...] et aux infirmières ou infirmiers libéraux ». Le décret du 21 décembre 2016, en proposant une rédaction nouvelle de l'article R. 314-166 du CASF, étoffe les postes de dépenses relevant de ce forfait global. Restent à la charge des régimes obligatoires de base une liste de dépenses énumérées à l'article R. 314-167 du CASF, qui comprennent « les soins dispensés par des établissements de santé », les soins de dialyse, les soins de prothèses dentaires, les examens requérant de l'équipement lourd et les transports sanitaires.
Une modification importante est néanmoins intervenue antérieurement et introduite par un décret du 30 décembre 2015 24 ( * ) : le transfert de l'équipement médical des Ehpad des régimes obligatoires d'assurance-maladie au forfait global de soins. On a donc assisté au passage progressif de la majeure partie des dépenses de soins attribuées aux Ehpad au sein de l'enveloppe fermée de l'Ondam médico-social.
Par conséquent, les contraintes d'un financement fermé se reportent logiquement sur les deux autres financeurs (conseil départemental et personne hébergée), notamment par le biais des postes de dépenses cofinancés (AS-AMP-AES cofinancés par l'ARS et le conseil départemental et services de blanchissage et de nettoyage cofinancés par le conseil départemental et la personne hébergée).
Cette logique budgétaire, reposant sur la double dualité de financeurs et de mode de financement, accentue donc le risque de faire des postes de personnel cofinancés, par ailleurs au coeur de la mission des Ehpad, les variables d'ajustement de budgets sous contrainte . C'est ce risque, consubstantiel aux modes actuels de financement du grand âge, qui conduit votre rapporteur à formuler ci-dessous une proposition de refonte globale du financement de la dépendance.
B. DES MISSIONS À REDÉFINIR EN PROFONDEUR
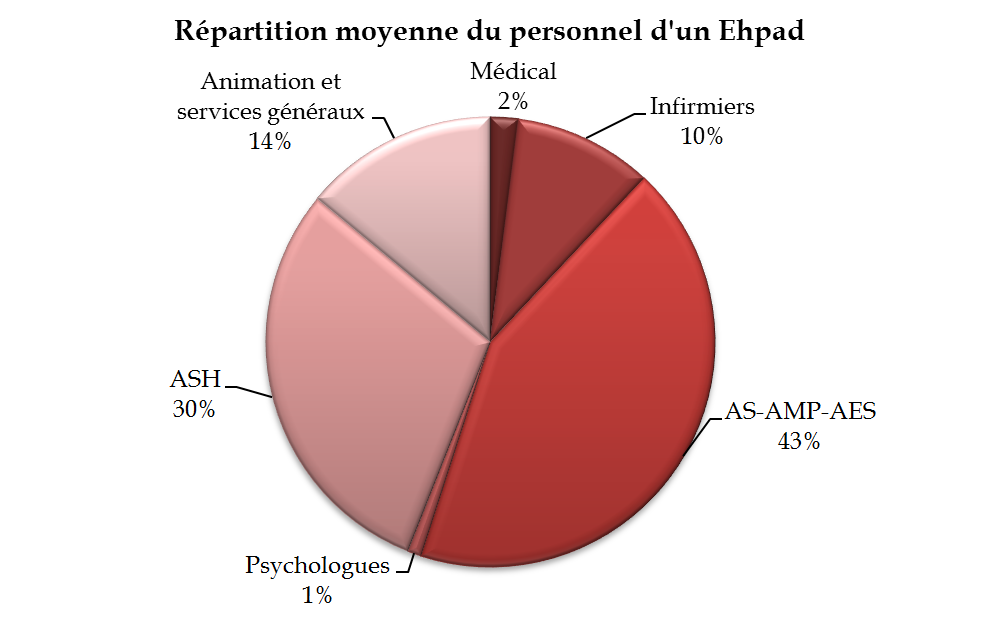
Le personnel intervenant auprès des résidents d'un Ehpad se décompose en plusieurs catégories spécifiques : le personnel médical, le personnel infirmier, les aides-soignants (à qui sont attribuées des tâches en rapport avec les soins prodigués), les agents de soins hospitaliers (ASH) et les agents d'entretien, enfin le personnel chargé de l'animation.
Source : CNSA, La situation des Ehpad en 2016, novembre 2017
1. La généralisation nécessaire du médecin coordonnateur et prescripteur
a) Médecin coordonnateur et médecin traitant
L'intervention du personnel médical en Ehpad fait l'objet de nombreux débats. Le principe en est fixé par l'article L. 313-12 du CASF qui dispose que « le médecin coordonnateur contribue, auprès des professionnels de santé exerçant dans l'établissement, à la bonne adaptation aux impératifs gériatriques des prescriptions de médicaments [...]. À cette fin, il élabore une liste [...] des médicaments à utiliser préférentiellement, en collaboration avec les médecins traitants des résidents et avec le pharmacien ». La loi ne prévoit donc pas de substitution du médecin coordonnateur aux médecins traitants des résidents . On observera d'ailleurs que l'énoncé définitif de ses missions par le décret du 11 avril 2007 25 ( * ) ne prévoit pas que ces dernières s'effectuent au détriment des prérogatives du médecin traitant.
Les autres missions du médecin coordonnateur sont énumérées à l'article D. 312-158 du CASF, desquelles on peut essentiellement retenir les quatre principales suivantes :
- une mission d'organisation des soins : il « préside la commission de coordination gériatrique chargée d'organiser l'intervention de l'ensemble des professionnels salariés et libéraux au sein de l'établissement ». L'organisation générale de l'attribution des soins et des aides à l'autonomie par l'ensemble des personnels médicaux et paramédicaux se décide donc sous son autorité ;
- une mission consultative : il « donne un avis sur les admissions des personnes à accueillir » ;
- une mission d'évaluation : il « évalue et valide l'état de dépendance des résidents et leurs besoins en soins requis » à l'aide de l'outil Pathos. Malgré la lettre du texte réglementaire, qui semble faire du médecin coordonnateur le seul décisionnaire en termes de coupes Pathos, le guide d'utilisation Pathos pour 2017 prévoit que « si le soin n'est pas prescrit par le médecin traitant , alors qu'il semble que le soin soit requis selon l'avis du médecin coordonnateur , il faut s'interroger sur les raisons de la non prescription par le médecin traitant. Dans cette situation, le soin n'est pas systématiquement requis , l'avis du médecin traitant est à prendre en considération s'il apparaît justifié » ;
- une mission de prescription : enfin il « réalise des prescriptions médicales pour les résidents de l'établissement au sein duquel il exerce ses fonctions de coordonnateur en cas de situation d'urgence ou de risques vitaux [...]. Les médecins traitants des résidents concernés sont dans tous les cas informés des prescriptions réalisées ». L'action prescriptrice du médecin coordonnateur ne peut se substituer à celle du médecin traitant qu'en cas d'urgence .
Cette forme d'incapacité prescriptrice directe du médecin coordonnateur peut donner lieu à d' importantes dérives tarifaires . En effet, l'application du programme de soins collectif élaboré par la commission de coordination gériatrique présidée par le médecin coordonnateur donne lieu à l'accomplissement d'actes auprès des résidents par les infirmiers et les aides-soignants de l'établissement, qui sont intégralement financés par le forfait global de soins.
Or rien n'interdit au médecin traitant du résident, qui détient seul la capacité de réaliser des prescriptions médicales individuelles , de prescrire des actes identiques ou redondants qui, accomplis par des infirmiers libéraux, seront également financés par le forfait global de soins 26 ( * ) . Par ailleurs, si l'établissement relève du tarif global, le forfait global de soins pourra également couvrir la rémunération ou l'honoraire du médecin traitant 27 ( * ) . Dans le cas d'un tarif partiel, cette dernière couverture sera assurée par le régime de base de l'assuré social.
Ainsi, la juxtaposition de l'action organisatrice du médecin coordonnateur et de l'action prescriptrice du médecin traitant présente le risque de la réalisation d'actes redondants et d'un gaspillage de la dotation médicalisée de l'établissement . En outre, votre rapporteur souhaite souligner que ce risque est amplifié dans le cas, pourtant explicitement prévu à l'article D. 312-159-1 du CASF, où « le médecin coordonnateur intervient en tant que médecin traitant ».
Les potentielles dérives financières de cette juxtaposition sont également favorisées par l'état actuel du droit régissant les liens entre les professionnels de santé exerçant à titre libéral et l'établissement d'accueil , qui souffre encore de nombreuses ambiguïtés, qui peinent à trancher entre la garantie de l'équilibre financier de l'établissement et la protection de la liberté professionnelle du soignant extérieur. L'article L. 314-12 du CASF prévoit ainsi que l'intervention d'un professionnel libéral ( a priori tout professionnel médical ou paramédical) en Ehpad fait l'objet d'un « contrat » et obéit à « des conditions particulières d'exercice », qui « peuvent porter sur des modes de rémunération particuliers autres que le paiement à l'acte et sur le paiement direct des professionnels par l'établissement ». L'article R. 313-30-1 du CASF précise que ce contrat fixe « les modalités de coordination des soins entre le professionnel de santé et le médecin coordonnateur ».
Précision toutefois déterminante, ce même article spécifie que « l'intervention des médecins libéraux dans un Ehpad » en application de la mission de service public de permanence des soins est exclue du champ de ce contrat . Concrètement, le médecin coordonnateur étant maintenu, sauf urgence, dans une incapacité prescriptrice à l'égard des résidents, toute intervention extérieure du médecin traitant participe de la permanence des soins et échappe ainsi à la régulation conventionnelle avec l'établissement. Cette exclusion des médecins libéraux du champ du contrat de coordination avec l'Ehpad surprend. Elle paraît d'autant moins justifiable qu'elle ne se retrouve pas dans le cas d'interventions dans un établissement de santé, où les contrats de coordination ne connaissent aucune exception 28 ( * ) .
Votre rapporteur y voit le signe d'une ambiguïté dommageable maintenue sur la nature de l'Ehpad , qu'il est aujourd'hui urgent de dissiper. Malgré la présence obligatoire et l'autorité organisatrice du médecin coordonnateur au sein de l'établissement, l'interdiction qui lui est faite de prescrire exclut l'Ehpad du champ des établissements de santé et fait logiquement relever les interventions des médecins traitants de la mission impérative de permanence des soins, insusceptible d'être régie par contrat. Malgré le phénomène de médicalisation accrue des Ehpad, les pouvoirs publics se sont toujours refusé à lui reconnaître un statut de « lieu de soins » qu'il est pourtant difficile de lui dénier au regard des faits.
Enfin, un rapport de l'Igas voyait dans le maintien de l'intervention exclusive du médecin traitant auprès du résident le signe manifeste d'une « approche individuelle et libérale des soins fondée sur l'idée de maison de retraite comme substitut au domicile », alors que le rôle du médecin coordonnateur s'inscrirait davantage dans une « logique institutionnelle, collective et coordonnée » 29 ( * ) . Votre rapporteur s'inscrit en faux contre cette vision, pour deux raisons. Il conteste, en premier lieu, l'idée que l'appropriation de son lieu de vie par le résident d'Ehpad lui soit uniquement dictée par le type de médecin - coordonnateur ou traitant - qui établira ses prescriptions. En second lieu, il appelle à ce que soit fortement remis en cause le cliché selon lequel l'attachement au médecin traitant (le « médecin de famille ») soit demeuré de nos jours le signe d'un lien maintenu entre l'Ehpad et le monde extérieur.
b) Un vivier insuffisant
Une fois posés ces grands principes, force est de constater que l'exercice de la mission du médecin coordonnateur ne souffre pas seulement des limites de ses attributions ; la profession doit également faire face à une importante pénurie de recrutement . Les associations représentatives du personnel en Ehpad estiment à 30 % la proportion d'établissements qui ne disposent pas de médecin coordonnateur , contrevenant ainsi à une obligation légale. Pour les établissements dotés d'un médecin coordonnateur, les taux de couverture sont extrêmement variables, souvent en-deçà des seuils prévus par l'article D. 312-156 du CASF.
La première cause de ce défaut semble liée à l'attractivité de la fonction. Les termes du problème méritent cependant d'être minutieusement posés. Contrairement aux avis reçus, votre rapporteur n'est pas d'avis que l'absence de vocation de médecin coordonnateur soit liée à la dépréciation dont semble souffrir le secteur gériatrique 30 ( * ) . De nombreux facteurs favorisent au contraire l'intérêt pour la fonction :
- l'article D. 312-157 offre la possibilité au médecin d'une formation continue pour devenir médecin coordonnateur. Cette formation a été conçue par un arrêté du 16 août 2005 31 ( * ) de façon à être souple et rapide 32 ( * ) (140 heures). Il n'est par ailleurs pas obligatoire d'attester du suivi de cette formation pour exercer 33 ( * ) ;
- l'exercice de la fonction de médecin coordonnateur d'Ehpad concentre missions thérapeutiques et missions d'encadrement. Il semble par ailleurs offrir une réponse possible aux nouvelles aspirations des praticiens, peu à peu détournés de la pratique solitaire d'une activité libérale 34 ( * ) ;
- enfin, le médecin coordonnateur conserve la possibilité d' exercer une activité à titre libéral en dehors de son activité au sein de l'établissement.
Le principal frein au recrutement de médecins coordonnateurs est, selon votre rapporteur, le faible degré d'intervention thérapeutique auprès des résidents auquel les textes mentionnés ci-dessus le cantonnent. Dépourvu d'attribution prescriptrice, le médecin coordonnateur se voit la plupart du temps chargé de tâches administratives et consultatives, pour lesquelles ses avis entrent souvent en concurrence avec ceux des médecins traitants. C'est en cela que s'explique la faible attractivité de la fonction.
|
Proposition n° 8 : repenser en profondeur la mission du médecin coordonnateur en mettant en oeuvre les actions suivantes : 1) doter le médecin coordonnateur d'une capacité de prescription individuelle, 2) en cas d'opposition d'avis entre le médecin coordonnateur et le médecin traitant, prévoir les modalités d'un échange de vues avec attribution de la décision finale au premier, 3) inclure les interventions des médecins libéraux extérieurs dans le champ des contrats de coordination avec l'Ehpad, notamment dans le but de limiter la prescription d'actes redondants, 4) proscrire le cas de cumul de fonctions de médecin coordonnateur et de médecin traitant d'un résident. |
2. Le personnel soignant et le glissement des tâches
Une récente étude de la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) sur les conditions de travail dans les Ehpad 35 ( * ) relevait que, malgré la tripartition des tâches induite par les diplômes d'infirmier d'État, d'aide-soignant et d'accompagnant éducateur et social, on constatait une porosité forte des fonctions .
Plusieurs phénomènes sont à l'oeuvre, qui ne sont pas tous également souhaitables : un glissement des tâches « vers le bas » de l'infirmier vers l'aide-soignant et, a contrario , un glissement des tâches « vers le haut », de l'aide-soignant vers l'infirmier. Si le premier s'explique par une mobilisation accrue de l'infirmier sur des tâches administratives et de coordination, le second trouve davantage ses racines dans l'épuisement des personnels soignants, qui subissent des rythmes horaires parfois inadéquats et des missions à la charge physique et mentale élevée.
L'allocation des personnels infirmiers et soignants relève du libre choix des gestionnaires d'établissements. Votre rapporteur est néanmoins convaincu que l'attribution des tâches au sein des Ehpad ne doit pas être excessivement guidée par le diplôme dont l'employé est titulaire. De toute évidence, la lutte contre le défaut d'attractivité du métier d'aide-soignant passe par une responsabilisation accrue et un enrichissement de leurs tâches . Le cadre réglementaire paraît à cet égard encore trop contraignant : l'article R. 4311-4 du code de la santé publique (CSP) prévoit que les actes infirmiers accomplis dans un établissement médico-social peuvent être assurés « avec la collaboration d'aides-soignants » encadrés par l'infirmier et « dans les limites de la qualification reconnue à ces derniers ».
Au vu de l'augmentation de la charge en soins des résidents d'Ehpad, il est indispensable de prévoir des cas de délégation des soins infirmiers aux aides-soignants , sous réserve d'une qualification particulière de ces derniers. Cette délégation concernerait particulièrement « l'aide à la prise des médicaments présentés sous forme non injectable », que l'article R. 4311-5 du CSP réserve encore exclusivement à l'infirmier, alors même que d'autres tâches qui lui en principe spécifiquement attribuées (« installation du patient dans une position en rapport avec sa pathologie ou son handicap », « préparation et surveillance du repos et du sommeil », « lever du patient et aide à la marche »...) sont dans les faits largement assumées par les aides-soignants.
|
Proposition n° 9 : prévoir qu'une habilitation spécifique soit délivrée aux aides-soignants travaillant en Ehpad afin qu'ils puissent pratiquer, par délégation, des actes infirmiers, notamment l'aide à la prise de médicaments. |
La responsabilisation des aides-soignants aurait ainsi d'indéniables retombées positives sur la charge du personnel, dont le graphique ci-dessus montre l'effectif réduit. Outre la supervision du personnel soignant, l'infirmier pourrait ainsi pleinement s'installer dans des tâches d'encadrement intermédiaire , dont les associations représentatives des directeurs et des personnels déplorent la carence.
3. Un nouveau poste à redéfinir : l'accompagnant éducatif et social (AES)
Le décret du 29 janvier 2016 36 ( * ) instaure le diplôme d'accompagnant éducatif et social (AES) en remplacement des diplômes d'auxiliaire de vie sociale (AVS) et d'aide médico-psychologique (AMP).
|
L'accompagnant : anciens et nouveau diplômes Le diplôme d'État d'AVS : il sanctionnait les compétences nécessaires pour effectuer un accompagnement social et un soutien auprès des personnes âgées, des personnes handicapées, des personnes en difficulté sociale, des familles ou des enfants, dans leur vie quotidienne. Il était délivré à l'issue d'une formation de 504 heures d'enseignement théorique et 560 heures de formation pratique 37 ( * ) . Le diplôme d'État d'AMP : il sanctionnait les compétences nécessaires pour exercer une fonction d'accompagnement et d'aide dans la vie quotidienne auprès de personnes en situation de handicap ou dont la situation nécessite une aide au développement ou au maintien de l'autonomie sur le plan physique, psychique ou social. Il était délivré à l'issue d'une formation de 495 heures d'enseignement théorique et 840 heures de formation pratique 38 ( * ) . Le nouveau diplôme d'AES : il sanctionne les « compétences nécessaires pour réaliser un accompagnement social au quotidien , visant à compenser les conséquences d'un handicap, quelles qu'en soient l'origine ou la nature, qu'il s'agisse de difficultés liées à l'âge, à la maladie, ou au mode de vie, ou les conséquences d'une situation sociale de vulnérabilité, et à permettre à la personne de définir et de mettre en oeuvre son projet de vie » 39 ( * ) . Il est délivré à l'issue d'une formation de 525 heures de formation théorique et 840 heures de formation pratique 40 ( * ) . En revanche, contrairement au diplôme d'AMP, le diplôme d'AES ne comprend plus de module de formation de soutien médico-psychologique . |
La fusion de ces deux diplômes répondait à une demande de simplicité et de lisibilité exprimée par le secteur du travail caractérisé par un grand nombre de diplômes et de certificats d'aptitude. Les associations de directeurs d'Ehpad n'en expriment pas moins une inquiétude quant à la disparition dans le cursus du futur AES de la dimension médico-psychologique caractéristique de l'AMP .
Ce questionnement renvoie à la nature réelle de la fonction d'AMP. Intermédiaire entre l'aide-soignant et l'AVS, l'AMP était amené, de manière quasi-systématique, à réaliser en Ehpad les mêmes tâches que le premier et à bénéficier d'une rémunération identique 41 ( * ) . Ses compétences étaient surtout mobilisées dans le cadre des unités protégées accueillant des résidents atteints de la maladie d'Alzheimer. Ainsi, la fusion des deux diplômes d'État d'AVS et d'AMP présente indéniablement le risque d'une « attraction vers le bas » de la compétence jusqu'ici dégagée par les AMP.
Si la diminution du nombre de diplômes du secteur social doit être accueillie de façon favorable, elle ne doit pas se traduire, contrairement à ce que le décret du 29 janvier 2016 laisse entendre, par une assimilation des anciens AMP et des nouveaux AES 42 ( * ) . Cette assimilation se traduirait mécaniquement par une baisse des effectifs en Ehpad assumant des tâches d'aides-soignants et, en conséquence, par un alourdissement de la charge de ces derniers. Votre rapporteur préconise donc que la disparation des AMP s'accompagne d'une augmentation à due concurrence des recrutements d'aides-soignants .
|
Proposition n° 10 : revoir la rédaction du décret du 29 janvier 2016 afin que la fonction d'AMP ne soit plus absorbée dans celle d'AES et que sa disparition se traduise par une augmentation du nombre d'aides-soignants. |
C. UNE ORGANISATION DU TRAVAIL À MODERNISER
En plus des ambiguïtés précédemment soulevées sur le contenu des missions assignées à chacune des catégories de personnels intervenant en Ehpad, de profonds correctifs sont à apporter au cadre de leur action. Concrètement, votre rapporteur identifie trois leviers principaux susceptibles de rediriger l'organisation du travail en Ehpad vers celle d'un lieu de vie :
- des moyens doivent être donnés au personnel agissant quotidiennement auprès des résidents (principalement les AS-AMP-AES) pour que leurs tâches soient convenablement accomplies ;
- des solutions innovantes doivent être envisagées pour limiter les départs forcés de résidents pour des raisons sanitaires : il s'agit d'assurer une présence médicale (infirmiers) la plus constante possible sans pour autant immobiliser des ressources humaines par ailleurs rares ;
- enfin, la tension que connaissent de nombreux établissements en sous-effectif justifie que soit facilitée l'embauche de personnels pour des temps limités ou à temps partiel.
1. Le problème originel : la gestion du temps
a) Une plage horaire insuffisante
On a précédemment fait référence aux écueils que présentait le PMP comme indicateur du besoin en soins des résidents d'Ehpad. On a pu ainsi voir que cette première étape de la dotation de l'établissement en personnel médical et paramédical n'était pas toujours le reflet, en raison de certains biais de l'indicateur statistique choisi, des besoins réellement exprimés par les résidents.
Une seconde difficulté peut surgir, celle-ci consécutive au recrutement d'un personnel imparfaitement calibré . Elle réside dans la contradiction qu'éprouve le personnel soignant, particulièrement les AS-AMP-AES, à accomplir convenablement ses tâches sous la pression du chronomètre , alors même que ces dernières requièrent un accompagnement humain qualitatif.
Votre rapporteur tient avant tout à souligner que les mesures législatives ayant progressivement organisé la réduction du temps de travail n'ont pu que fortement contribuer à la dégradation des conditions de travail en Ehpad. En effet, la contrainte budgétaire subie par les établissements, associée au caractère incompressible des tâches quotidiennes à accomplir, les ont conduits à concentrer ces dernières sur une plage horaire journalière moins importante 43 ( * ) , généralement de 7,5 heures 44 ( * ) . Or, de l'avis général des associations représentatives du personnel et des directeurs d'établissements, une plage horaire aussi restreinte ne permet pas de prendre en charge de façon satisfaisante les besoins des résidents, souvent exprimés sur une plus grande amplitude.
Compte tenu du contexte contraint des finances publiques, l'embauche ponctuelle de personnels supplémentaires est une solution difficilement mobilisable. Organisée dans le cadre des plans nationaux pluriannuels de développement de l'offre, dont il sera question plus loin, le recours à l'embauche ne semble pas une option ouverte aux établissements à périmètre de soins constant. Par conséquent, deux autres solutions doivent être actionnées : la personnalisation du soin apporté au résident et l' aménagement du temps de travail .
b) Le projet personnalisé du résident : une voie vers des « gains de productivité »
À niveau de personnel identique, plusieurs expérimentations ont été menées, démontrant qu'une approche différenciée de certains soins apportés aux résidents d'un Ehpad permettait de dégager de considérables gains de temps sans détérioration de la qualité du service apporté . Ces expérimentations se sont surtout développées sous l'impulsion de deux anciens professeurs d'éducation physique et sportive, Rosette Marescotti et Yves Gineste, à l'origine d'une nouvelle méthodologie de soins connue sous le nom d' Humanitude . Déployée depuis 1979, cette méthode a été favorablement reçue par les acteurs du secteur, jusqu'à se trouver labellisée et citée en 2016 par Mme Pascale Boistard, secrétaire d'État chargée des personnes âgées.
Une expérimentation menée en 2014 dans l'Ehpad Léonce-Bajart (Nord) a montré qu'en application de la méthode Humanitude , la réduction du nombre de toilettes au lit (respect de l'autonomie résiduelle des résidents) et la suppression des changes systématiques la nuit (respect du sommeil des résidents) se sont traduits par un dégagement important de temps pour les personnels aides-soignants sans diminution du bien-être des résidents 45 ( * ) .
Il s'agit à terme de fonder les tâches des personnels médicaux et paramédicaux non plus sur le projet d'établissement , qui part souvent d'une définition « maximaliste » du soin et donc susceptible d'entraîner des actes systématiques et non requis, mais sur le projet personnalisé du résident . Cette approche « au cas par cas » ne manquera pas de produire d'importants « gains de productivité ».
|
Proposition n° 11 : substituer progressivement au projet général de soins de chaque établissement une évaluation individuelle des besoins en soins et actes d'aide à l'autonomie de chaque résident afin d'éviter les actes « surabondants » et d'optimiser le temps des personnels. |
c) L'aménagement du temps de travail
Les possibilités d'aménagement du temps de travail sont ouvertes aux établissements privés , dont les salariés relèvent le plus souvent de conventions collectives, ainsi qu'aux établissements publics , dont les personnels relèvent de la fonction publique hospitalière.
(1) Une mesure à manier avec précaution : la journée de 12 heures
Comme réponse aux problèmes soulevés par une plage horaire journalière trop restreinte (pression exercée sur les personnels et détérioration du service rendu aux résidents), les possibilités d'extension de la journée de travail à 12 heures semblent une opportunité d'autant plus séduisante qu'elle est indifféremment ouverte au secteur public et au secteur privé et n'entraînerait donc pas de rupture d'égalité.
|
La journée de 12 heures en Ehpad : des règles relativement homogènes entre secteurs Les établissements publics peuvent recourir à l'aménagement du temps du travail en application du décret du 4 janvier 2002 46 ( * ) , qui autorise le chef d'établissement à décider la mise en place de journées de 12 heures . Les établissements privés commerciaux sont, dans leur majorité, régis par la convention collective nationale de l'hospitalisation privée (CCNHP) du 18 avril 2002. Celle-ci se réfère, en matière d'aménagement du temps de travail, à un accord du 27 janvier 2000 47 ( * ) , selon lequel « par accord d'entreprise, la durée quotidienne [de travail] pourra être portée à 12 heures . À défaut d'accord d'entreprise, après information et consultation du comité d'entreprise ou, à défaut, des délégués du personnel [...] la durée quotidienne du travail pourra être portée à 12 heures », sachant que « l'amplitude quotidienne du travail [temps de pause inclus] ne pourra excéder 13 heures ». Les établissements privés à but non lucratif sont pour leur part régis par deux conventions collectives : - la convention collective nationale des établissements privés d'hospitalisation, de soins, de cure et de garde à but non lucratif du 31 octobre 1951 (CCN 51), qui se réfère à un accord du 1 er avril 1999 48 ( * ) selon lequel « la modulation des horaires de travail » peut faire varier l'horaire collectif « d'une semaine à l'autre dans la limite de 44 heures maximum par semaine travaillée ou 44 heures sur 4 semaines consécutives » ; - la convention collective nationale de travail des établissements et services pour personnes inadaptées et handicapées du 15 mars 1966 (CCN 66), qui prévoit en son article 20.5 que « pour répondre à des situations particulières , [la durée quotidienne du travail] peut être portée à 12 heures conformément aux dispositions légales ». |
Ainsi, un Ehpad privé ou public a la possibilité de faire passer la plage horaire journalière d'un salarié de 7,5 heures à 12 heures, sous réserve de temps de récupération ultérieurs. Les modalités de cette mise en oeuvre varient légèrement : ses conditions sont minimes dans le secteur privé commercial, un peu plus contraintes dans le secteur privé à but non lucratif régi par la CCN 66 (« pour répondre à des situations particulières »), plus restrictives dans le secteur public (cf. ci-dessous).
Là encore, plusieurs expérimentations menées en ce sens présentent des résultats positifs. En 2014, l'Ehpad du centre hospitalier de Morteau (Doubs) lance, avec l'appui de l'ARS de Franche-Comté, une organisation des journées de travail de 11,5 heures sur une amplitude de 12 heures. Cette modification a notamment permis d'augmenter les temps de repas (plus 1 heure le matin, plus 45 minutes le midi et plus 30 minutes le soir), de diminuer les temps de relais entre équipes de jour et de nuit et d'aménager des temps d'animation. L'absentéisme du personnel, d'environ 20 % au début de l'expérimentation, est devenu quasi-nul dans les services de l'Ehpad où les 12 heures ont été mises en place, illustrant la satisfaction engendrée par cette redéfinition du cycle de travail espaçant davantage les temps de travail et de repos.
L'expérimentation, menée dans un Ehpad public , n'a pu être organisée que sur la base du volontariat. En effet, contrairement aux Ehpad privés, l'aménagement du temps de travail y obéit à des conditions plus contraignantes . Le décret du 4 janvier 2002 relatif à la fonction publique hospitalière prévoit bien que le chef d'établissement peut « déroger à la durée quotidienne du travail [...] sans que l'amplitude de la journée de travail ne puisse dépasser 12 heures », mais en limite la possibilité au cas où « les contraintes de continuité du service public l'exigent en permanence ». Par ailleurs, une instruction de la direction générale de l'offre de soins (DGOS) du 7 janvier 2015 49 ( * ) cachait avec peine sa réticence au recours à la journée de 12 heures et annonçait la constitution d'un groupe de travail (exclusivement composé de représentants syndicaux) sur le sujet.
Au vu du bilan positif d'une extension de la plage horaire journalière, cette restriction paraît dommageable à votre rapporteur .
|
Proposition n° 12 : réviser le décret du 4 janvier 2002 afin qu'un Ehpad public puisse plus facilement procéder à des aménagements du temps de travail et mettre en place des cycles de travail fondés sur des journées de 12 heures. |
Plusieurs études ont néanmoins souligné que le plébiscite des journées de 12 heures par le personnel des Ehpad n'avait rien de systématique . En effet, « le degré d'acceptabilité de cette organisation du temps de travail dépend en grande partie de l'âge et de l'ancienneté dans le métier du professionnel, de la satisfaction qu'il en retire au regard de son organisation de vie personnelle mais également de la charge et du rythme de travail pendant le service » 50 ( * ) . Il conviendra donc que les directeurs d'établissements veillent à ne pas verser d'un excès à l'autre et soient attentifs à ce que les amplitudes horaires (7,5 heures ou 12 heures) puissent être attribuées en fonction des contingences propres de chaque membre du personnel.
(2) Une pratique à limiter : le travail discontinu
En revanche, une autre modalité d'aménagement du temps de travail semble faire l'unanimité contre elle : le temps de travail discontinu , dit aussi « journées en coupé ». Il convient d'abord de rappeler que le recours au temps de travail discontinu ne peut se décider qu' au moment de l'embauche , et ne peut intervenir après la conclusion du contrat de travail de qu'avec l'accord de l'employé.
Votre rapporteur souhaite ensuite souligner que, contrairement aux possibilités d'extension de la plage horaire journalière, le recours au temps de travail discontinu ne fait pas l'objet de réglementations homogènes entre les secteurs et favorise donc des « ruptures d'égalité » de conditions de travail en Ehpad.
|
Le temps discontinu : des réglementations hétérogènes Les établissements publics peuvent recourir au temps discontinu dans les conditions suivantes, définies par le décret du 4 janvier 2002 : « l'amplitude de la journée de travail ne peut être supérieure à 10 heures 30 . Cette durée ne peut être fractionnée en plus de deux vacations d'une durée minimum de 3 heures ». Pour les établissements privés à but non lucratif : - aux termes de la CCN 51, un avenant du 4 février 2014 51 ( * ) prévoit seulement que la durée quotidienne de travail, « en cas de travail discontinu, ne peut être fractionnée en plus de 2 séquences de travail d'une durée minimum de 3 heures ». L'amplitude maximale est donc celle du droit commun, avec une possibilité d'extension jusqu'à 12 heures ; - aux termes de la CCN 66, l'article 20.5 prévoit qu'en cas de travail discontinu, la durée quotidienne de travail, toujours susceptible d'atteindre une amplitude maximale de 12 heures, peut compter « 3 séquences de travail d'une durée minimum de 2 heures ». Contrairement aux établissements publics, les établissements privés à but non lucratifs ne donnent pas de durée minimale à l'interruption entre deux séquences de travail. Quant aux établissements privés commerciaux , aucune disposition spécifique de la CCNFP ne régit le travail discontinu, auquel les directeurs peuvent donc recourir dans les limites du droit commun de la convention. |
Selon le secteur de l'Ehpad, l'embauche d'un employé en travail discontinu peut induire d' importantes différences en termes de conditions de travail , notamment dans le privé commercial où ces dernières semblent moins protectrices 52 ( * ) . Par ailleurs, le rythme saccadé que suppose le travail discontinu (pics d'activité, temps de pause ne permettant pas toujours un retour au domicile, multiplication des temps de trajet) accentue sensiblement les contraintes subies par le personnel. Ainsi, même si le choix du recours au temps de travail discontinu relève de la politique de l'établissement, votre rapporteur insiste sur la préférence que les directeurs doivent accorder à la journée de 12 heures.
|
Proposition n° 13 : limiter le plus possible le recours au travail discontinu en Ehpad. |
2. La présence médicale en Ehpad : des expérimentations à développer
a) La mutualisation de l'infirmier de nuit
Une étude menée en 2013 par l'Observatoire national de la fin de vie a montré que près d'un quart des résidents qui décèdent en Ehpad de manière non soudaine sont hospitalisés en urgence au moins une fois au cours des deux semaines qui précèdent leur décès, lorsque l'établissement ne dispose pas de présence infirmière la nuit. Cette proportion tombe à 15 % lorsque l'Ehpad dispose d'une telle présence, évitant ainsi un nombre important d'hospitalisations d'urgence inutiles.
Ce constat de la nécessité d'une couverture en présence infirmière de nuit de tous les établissements se double de celui d'une inefficience de la mobilisation d'un équivalent temps plein nocturne par établissement (le temps d'intervention médicale nocturne en Ehpad étant estimé en moyenne à une heure par nuit). Le rapprochement de ces deux exigences a nourri l'idée d'une mutualisation du temps de l'infirmier de nuit sur plusieurs établissements .
Il faut néanmoins signaler que, jusqu'en 2018, ces deux constats n'ont malheureusement pas fait l'objet d'une réponse conjointe de la part des pouvoirs publics. En effet, la couverture de la présence infirmière de nuit a été intégrée à deux plans nationaux de développement des soins palliatifs (le premier en 2008-2012 pour 1,8 million d'euros et le second en 2015-2018 pour 6 millions d'euros), sans mention d'éventuelles mutualisations. Ces dernières n'ont été que le résultat d' initiatives régionales spontanées, par voie d'appels à candidatures , sans qu'aucun crédit n'y soit spécifiquement dédié par les circulaires budgétaires.
Selon les appels à candidatures définis par les ARS, la mutualisation de l'infirmier de nuit peut prendre plusieurs formes, dont les deux plus pertinentes sont la mutualisation de l'infirmier par un Ehpad « tête de pont » auprès d'Ehpad partenaires ou le recours par plusieurs Ehpad à un infirmier de permanence recruté par un établissement de santé ou un service de soins infirmiers à domicile (Ssiad). Plusieurs conditions pratiques supplémentaires entourent l'expérimentation, parmi lesquelles la capacité des Ehpad partenaires et les temps de trajet les séparant.
Généralement financée par l'ARS sur l'enveloppe consacrée aux financements complémentaires (plus exactement sur son reliquat une fois engagées les dépenses prévues par la circulaire budgétaire 53 ( * ) ), ces mutualisations sont instrumentées par des conventions tripartites entre l'ARS, la structure porteuse et les structures partenaires. En raison de la nature variable et non pérenne de ces financements , l'expérimentation de l'infirmier de nuit mutualisé se voit souvent menacée d'interruption, alors qu'elle est généralement favorablement accueillie et que ses gains en matière d'hospitalisations évitées sont loin d'être négligeables 54 ( * ) .
Le dossier de presse de la loi de financement de la sécurité sociale pour 2018, prenant acte de ces résultats, fait état de la constitution d'une « enveloppe de 10 millions d'euros » pour « la première tranche d'un plan progressif d'extension du dispositif expérimental des astreintes de nuit dans les Ehpad ». Cette mesure ne répond que très imparfaitement à la préconisation formulée par notre collègue députée Monique Iborra de « prévoir dans la budgétisation des établissements la présence d'un infirmier diplômé la nuit en astreinte ou en poste ». Le maintien d'un dispositif expérimental privilégiera probablement le canal financier des financements complémentaires alors que le souhait de notre collègue, auquel votre rapporteur souscrit, aurait été de voir le financement de l'infirmier de nuit intégré à la dotation globale de soins .
Par ailleurs, votre rapporteur tient à souligner que, dans les cas de mutualisation d'infirmier de nuit où ce dernier est de permanence au sein d'un établissement de santé ou d'un Ssiad, la prise en charge financière de ce dernier peut tout à fait se faire à périmètre d'Ondam constant au titre de la fongibilité asymétrique de l'Ondam sanitaire vers l'Ondam médico-social. C'est à ce titre que votre rapporteur encourage particulièrement cette dernière forme de mutualisation, dont il pense qu'elle sera financièrement la moins coûteuse.
|
Proposition n° 14 : accompagner le processus de mutualisation des infirmiers de nuit en intégrant leur coût dans la dotation globale de soins des Ehpad et en privilégiant les partenariats avec les structures sanitaires. |
b) La télémédecine : pour une implication plus forte du médecin coordonnateur
Depuis une décision de l'Union nationale des caisses d'assurance maladie (Uncam) du 7 septembre 2017, deux actes de télémédecine en Ehpad ont été intégrés à la nomenclature générale des actes professionnels (NGAP) pris en charge par l'assurance maladie 55 ( * ) .
Il s'agit d'abord de la téléexpertise entre l'actuel et le précédent médecin traitant, dans le cas où l'admission d'un résident en Ehpad requiert un tel changement. Cette téléexpertise prend la forme d'une transmission d'avis par moyen sécurisé de l'ancien médecin traitant au nouveau et fait l'objet d'une seule facturation.
Le deuxième acte est la téléconsultation d'un résident en Ehpad par le médecin traitant ou le médecin de garde sur le territoire sur appel d'un professionnel de santé (le plus souvent, un infirmier) pour une modification d'un état lésionnel ou fonctionnel sans mise en jeu du pronostic vital. Cet acte donne lieu à la communication sécurisée par le professionnel de santé au médecin traitant de l'examen clinique du résident, qui peut adresser une prescription thérapeutique par les mêmes canaux . Cet acte est tarifé au même titre qu'une consultation en cabinet et ouvre droit aux majorations de droit commun.
Dans les deux cas, l'accomplissement de l'acte de télémédecine ne peut se faire sans le consentement du résident ou de son représentant légal.
Des cinq actes de télémédecine identifiés (téléexpertise, téléconsultation, télésurveillance, téléassistance médicale et régulation médicale), votre rapporteur estime que des deux retenus pour l'intégration au NGAP sont suffisants pour pallier l'essentiel des situations en Ehpad requérant l'avis d'un médecin, que recoupent les douze profils de soins définis par l'outil Pathos (hormis les profils T 56 ( * ) , pour lesquels la présence physique du médecin reste indispensable).
La téléexpertise et la téléconsultation apportent donc une solution bienvenue au problème de la couverture médicale des Ehpad. L'économie induite pourrait s'avérer très significative : le coût supporté par les régimes d'assurance-maladie pour les actes de télémédecine paraît bien moins élevé que ceux qu'ils assument actuellement au titre des « soins dispensés par des établissements de santé » et des « transports sanitaires » 57 ( * ) , engendrés par les hospitalisations inutiles.
Tels que définis au NGAP, ils présentent néanmoins un risque élevé d'inefficacité en raison de l'exclusion dans laquelle est maintenu le médecin coordonnateur . Ce dernier n'est mentionné que pour le cas de la téléexpertise, à l'égard de laquelle il dispose d'un simple droit d'information sous réserve de l'accord du résident. Conformément au souhait qu'il a précédemment formulé de voir réaffirmé le rôle prescripteur du médecin coordonnateur, votre rapporteur ne peut que plaider pour que son implication dans les actes de télémédecine soit renforcée. Limiter le recours à la téléconsultation au seul médecin traitant ou au médecin de garde risque de considérablement réduire l'efficacité du dispositif.
L'intégration du médecin coordonnateur pourrait néanmoins poser un problème de nature financière . Les actes de télémédecine relevant des régimes de base de l'assurance-maladie, leur couverture financière n'est pas assurée par le forfait global de soins versé aux Ehpad, contrairement aux interventions du médecin coordonnateur, dont la rémunération est fixée forfaitairement 58 ( * ) et qui n'est donc pas ès qualité habilité à pratiquer des tarifications à l'acte.
Ainsi, élargir les interventions du médecin coordonnateur, qui garde la plupart du temps une activité libérale par ailleurs, aux actes de télémédecine sans modifier son mode de rémunération l'expose à un alourdissement de ses tâches et à la baisse de l'attractivité du métier. A contrario , tarifer les actes de télémédecine réalisés par le médecin coordonnateur au même titre que ceux exécutés par un professionnel libéral extérieur présente un risque d'éviction de son activité en établissement au profit d'une activité de consultation libérale déguisée. C'est toutefois cette seconde option que privilégie votre rapporteur, qui ne pourrait être enclenchée qu'à la condition d'un strict respect des temps de présence réglementaires du médecin coordonnateur dans l'établissement, indiqués à l'article D. 312-156 du CASF.
|
Proposition n° 15 : ouvrir la possibilité au médecin coordonnateur d'accomplir des actes de télémédecine, et de bénéficier de la rémunération à l'acte dans le seul cas où ses temps de présence réglementaires en établissement sont respectés. Dans le cas contraire, ses actes de télémédecine seraient couverts par sa rémunération forfaitaire. |
3. L'emploi aidé : un détournement au profit de l'embauche de personnel de remplacement
Plusieurs instruments ont été mis à disposition des établissements d'accueil de personnes âgées dépendantes pour faciliter les embauches de personnels peu qualifiés, notamment les personnels non médicaux parmi lesquels les agents de service hospitalier (ASH) ou les agents chargés de tâches d'entretien ou de cuisine.
Ces instruments ont récemment pris la forme des contrats uniques d'insertion (CUI) et des emplois d'avenir . Ces deux formes de contrats aidés permettaient aux établissements, tant du secteur public que du secteur privé, de bénéficier d'une aide financière de l'État pour chaque embauche, à charge pour eux d'assurer la formation de l'employé, dans l'objectif de son recrutement en CDI au terme de son contrat aidé. Le secteur sanitaire social et médico-social s'est particulièrement mobilisé autour du dispositif des emplois d'avenir en recrutant 92 830 jeunes fin 2016, ce qui représente plus d'un tiers de la totalité des contrats signés dans le secteur non marchand.
De façon générale, leur bilan est contrasté . Les actions de formation entreprises n'ont pas mobilisé de financement suffisant 59 ( * ) , peu de contrats ont débouché sur des embauches pérennes et les établissements ont surtout profité de l'aubaine financière qui leur était offerte pour recruter des personnels de remplacement .
Ce détournement de la finalité première des contrats aidés a été très probablement favorisé par l'encadrement plus strict s'imposant en Ehpad concernant l'usage des crédits non reconductibles 60 ( * ) (CNR). En effet, alors que les établissements médico-sociaux à tarificateur unique se voient reconnaître sous certaines conditions par les ARS le droit d'user de CNR pour couvrir des dépenses de personnel liées à des besoins de remplacement, les Ehpad ne peuvent y recourir que pour financer des dépenses de personnel non pérennes relevant exclusivement de la section soins 61 ( * ) , uniquement des personnels qualifiés. Les instruments de l'emploi aidé ont donc fait l'objet de reports des Ehpad pour le financement de leurs remplacements.
Conséquence de ce succès mitigé des mesures d'emploi aidé, le Gouvernement tend à lui substituer des « parcours emploi compétences » (Pec), dont le cadre est donné dans le récent rapport de M. Jean-Marc Borello 62 ( * ) . Voisins dans leur principe des instruments de l'emploi aidé, les Pec s'en distinguent par le contrôle strict qu'ils appliqueront au respect des engagements de formation qui pèsent sur l'employeur (matérialisé par un entretien systématique avec l'employé trois mois avant l'échéance de son contrat) en contrepartie de l'aide financière de l'État.
Votre rapporteur accueille favorablement cette inflexion mais aurait souhaité qu'elle se double, pour le secteur social et médico-social en particulier, de dispositifs incitatifs à l'embauche de personnel déjà formé, comme les stagiaires aides-soignants par exemple. Dans ce dernier cas, il conviendrait que le bénéfice des Pec ne soit pas limité, comme la circulaire ministérielle le prévoit actuellement aux seuls employeurs publics ou associatifs 63 ( * ) .
|
Proposition n° 16 : prévoir, dans le prolongement du dispositif des parcours emploi compétence, un dispositif incitatif à l'embauche en Ehpad de personnel stagiaire déjà formé. |
III. L'EHPAD DE DEMAIN : SORTIR DE LA STRICTE ÉPURE SANITAIRE
A. QUESTIONNER L'EHPADISATION DE L'OFFRE ACTUELLE
1. Une offre planifiée et médicalisée
a) Un élément de la politique sanitaire de la nation
La création de places d'établissements d'accueil pour personnes âgées dépendantes fait avant tout l'objet d'une stratégie nationale , définie dans un cadre pluriannuel . L'offre d'hébergement a connu une dynamique particulière depuis le lancement en 2007 du plan de solidarité grand âge (PSGA), qui couvrira la période 2007-2021, et de deux plans spécifiquement axés sur les structures dédiées aux personnes atteintes de maladies neurodégénératives : le plan Alzheimer (2008-2012) et le plan maladies neurodégénératives (2014-2019).
Bilan des créations de places des plans pluriannuels nationaux
|
31/12/2013 |
31/12/2014 |
31/12/2015 |
31/12/2016 |
||
|
PSGA |
Ehpad |
30 251 |
34 900 |
35 015 |
38 540 |
|
49,83 % |
51,75 % |
50,70 % |
52,37 % |
||
|
Accueil de jour |
5 285 |
6 056 |
6 653 |
7 071 |
|
|
8,71 % |
8,98 % |
9,63 % |
9,61 % |
||
|
Hébergement temporaire |
3 111 |
3 677 |
4 027 |
4 439 |
|
|
5,12 % |
5,45 % |
5,83 % |
6,03 % |
||
|
Ssiad |
22 059 |
22 801 |
23 373 |
23 635 |
|
|
36,34 % |
33,81 % |
33,84 % |
32,11 % |
||
|
Plan Alzheimer PMD |
UHR |
1 135 |
1 250 |
1 544 |
1 789 |
|
Esa |
4 154 |
4 304 |
4 854 |
5 054 |
|
|
Pasa |
12 432 |
16 112 |
19 127 |
ND |
Source : Rapports PLFSS 2015, 2016, 2017, CNSA
Il n'est pas question de remettre en cause le caractère national de la planification de l'offre d'hébergement pour personnes âgées : elle découle du pilotage d'un financement du grand âge en majeure partie fondé sur des ressources nationales (assurance-maladie, taxes affectées) et répond à la nécessité d'assurer une couverture territoriale homogène. Elle présente néanmoins le risque d'une approche excessivement « descendante » de la réponse apportée aux besoins . Alors qu'en termes de prise en charge de la personne âgée, l'offre devrait être essentiellement guidée par la demande, la planification nationale est parfois critiquée pour contraindre la demande à s'adapter à une offre définie ex ante .
Le phénomène de médicalisation des Ehpad est le résultat d'une double causalité démographique et gestionnaire. L'amélioration substantielle des conditions de vie de la personne âgée au domicile et la promotion d'une autonomie au domicile la plus longue possible ont entraîné une mutation de la population dirigée vers les établissements d'accueil : l'établissement a cessé de proposer un simple relais au domicile pour devenir le lieu de vie permanent de personnes âgées dépendantes aux besoins médicaux plus importants .
En cela, le développement d'une offre d'hébergement médicalisé à destination des personnes âgées, bien que nécessaire, a souffert d'un important défaut dans son déploiement : les Ehpad médicalisés se sont progressivement proposés - et imposés - comme le principal instrument de la politique publique du grand âge alors qu'ils ne sont, dans les faits, qu'un élément de la politique sanitaire de la nation .
b) L'incitation financière à la médicalisation
De fait, la médicalisation des Ehpad est une inflexion entièrement assumée par les gouvernements successifs depuis la redéfinition de la dotation globale de soins et l'introduction du PMP dans son calcul : 100 millions d'euros y ont été consacrés en 2017 64 ( * ) , alors qu'aucun chiffrage des autres formes d'hébergement n'est précisé dans les circulaires budgétaires.
Il est à ce stade important de souligner que les modalités de financement des Ehpad d'une part, et des formes intermédiaires d'hébergement de type accueil de jour ou hébergement temporaire d'autre part, ne font pas du tout l'objet des mêmes circuits. Une place d'Ehpad est financée par l'ARS au titre de la dotation globale de soins, que son équation permet au gestionnaire d'établissement de chiffrer avec précision. Une place d'accueil de jour ou d'hébergement temporaire est financée au titre des financements complémentaires dévolus par l'ARS, non inclus dans la dotation globale et entièrement définis par négociation avec l'autorité tarificatrice, dont le cadre a été considérablement assoupli par la LFSS pour 2017 65 ( * ) .
En effet, alors que la loi ASV définissait les modalités de fixation des financements complémentaires en prévoyant le maintien pour l'année N du niveau accordé pour l'année N-1 avec revalorisation par un taux fixé par arrêté, l'article 89 de la LFSS pour 2017 a complètement réécrit cette disposition en supprimant l'obligation de maintien au niveau de l'année antérieure et en chargeant désormais le directeur général de l'ARS du chiffrage des financements complémentaires.
Sans revenir sur la nécessité de l'accompagnement médical des personnes âgées dépendantes, votre rapporteur souhaite alerter sur la prépondérance croissante prise par les Ehpad dans l'offre d'hébergement : l'examen du tableau ci-dessus montre que leur proportion dans les créations de places est passée entre 2013 et 2016 de 49,83 % à 52,37 % . L'ehpadisation de l'hébergement du grand âge se fait ainsi au détriment des formes alternatives de l'accueil de jour ou de l'hébergement temporaire.
|
Proposition n° 17 : réintroduire l'effet de cliquet dont bénéficiaient les financements complémentaires afin de redynamiser l'offre d'accueil de jour et d'hébergement temporaire. |
c) L'incitation administrative à la médicalisation
La médicalisation de l'offre d'hébergement s'explique également par le caractère essentiellement quantitatif du développement de l'offre, qui privilégie l'installation de « places ». Les établissements ne sont nullement incités à diversifier l'offre qu'ils proposent en raison de deux facteurs :
- l'installation d'une place médicalisée leur assure un surcroît de dotation globale de soins, alors que la diversification vers d'autres types d'hébergement les fait relever d'un autre type de financement, moins sécurisé ;
- les formalités administratives qui régissent l'installation de places incitent davantage à l'extension des structures et des modèles existants qu'à l'invention de nouveaux modes d'accueil. En effet, toute création et extension de places en établissement médico-social financé par la puissance publique est soumise à la procédure administrative de l'appel à projet 66 ( * ) . Or l'article D. 313-2 du CASF limite l'exonération de cette procédure aux projets d'extension d'un établissement de moins de 30 % de sa capacité et non aux projets de créations. Le droit en vigueur incite donc les établissements à la croissance strictement horizontale de leur capacité, et non à la diversification des modes d'accueil .
2. Pour une médicalisation pertinente des Ehpad : moins de tarif global, plus de pharmacie à usage intérieur
Les données exhaustives les plus récentes relatives à la médicalisation des Ehpad portent sur l'exercice 2014. D'après la direction de la recherche, des études, de l'évaluation et des statistiques (Drees), l'ensemble de la dépense publique consacrée au financement de la dépendance s'élève à 23,7 milliards d'euros , dont 12,2 milliards d'euros pour les dépenses de soins, soit 51,5 % de la dépense publique totale 67 ( * ) . La Drees répartit la dépense de soins entre le montant versé aux établissements au titre de l'OGD pour 9,4 milliards d'euros et le montant remboursé aux résidents au titre des soins de ville et des soins de longue durée pour 2,8 milliards d'euros .
Une étude précédente de la Drees portant sur l'exercice 2011 soulignant que les dépenses de soins, d'un montant total de 11 milliards d'euros, se partageaient alors entre un OGD de 8,3 milliards d'euros et des soins de ville et de longue durée de 2,7 milliards d'euros 68 ( * ) . Rapportés à l'évolution du nombre des résidents, ces chiffres peuvent être présentés de la façon suivante :
|
2011 |
2014 |
Évolution (%) |
|
|
Nombre de résidents en Ehpad |
693 000 69 ( * ) |
720 000 70 ( * ) |
3,9 |
|
OGD personnes âgées (en millions d'euros) |
8 300 |
9 400 |
13,3 |
|
Soins de ville (en millions d'euros) |
1 700 |
1 800 |
5,9 |
|
Soins de longue durée (en millions d'euros) |
1 000 |
1 000 |
0,0 |
|
Dépense par résident en équipement médicalisé de l'Ehpad (en euros) |
11 977 |
13 056 |
9,0 |
|
Dépense par résident en soins de ville et de longue durée (en euros) |
3 896 |
3 889 |
- 0,1 |
Ainsi, entre 2011 et 2014, malgré un investissement de 9 % en équipement médicalisé des Ehpad par résident, on constate une quasi-stabilité des dépenses de soins de ville et de longue durée auxquels ces derniers continuent de recourir. Autrement dit, l'effort entrepris par les pouvoirs publics d' internalisation du soin en Ehpad ne s'est nullement traduit par une rationalisation des coûts induits pour l'assurance-maladie (comprenant dotation globale de soins et remboursement des soins de ville) , bien au contraire. L'assurance-maladie étant le premier financeur public de la prise en charge en établissement, votre rapporteur estime naturel que la nature et le montant de sa contribution soient interrogés, notamment au regard de potentielles déséconomies d'échelle .
Une étude de la Drees de 2013 71 ( * ) donne une typologie des principales dépenses de soins de ville des résidents d'Ehpad (donc non couvertes par la dotation de soins des établissements).
Les dépenses de soins de ville en Ehpad
Le premier poste de ces dépenses de soins recouvre, de loin, des dépenses de médicaments (principalement du système nerveux), qui ne peuvent être prescrits que sur ordonnance du médecin traitant seul prescripteur . Viennent ensuite les dépenses relatives aux transports sanitaires (qui surviennent principalement lorsque l'Ehpad n'est pas adossé à un établissement public de santé) et aux masseurs-kinésithérapeutes.
Deux importants leviers susceptibles de modérer ces deux postes de dépenses ont déjà été identifiés par votre rapporteur :
- l'attribution d'un rôle prescripteur au médecin coordonnateur de l'établissement permettra mécaniquement de diminuer le recours à des prescriptions excessives, susceptibles de développer des iatrogénies médicamenteuses ;
- le développement de l'astreinte infirmière de nuit permettra quant à lui de limiter les hospitalisations d'urgence et le recours excessif à des transports sanitaires.
Il s'agit dès lors de questionner l'opportunité d'inciter financièrement depuis 2014 les Ehpad à adopter le tarif global. Aux termes de l'article R. 314-164 du CASF, l'option tarifaire de chaque établissement (tarif global ou tarif partiel) est susceptible de renégociation à chaque renouvellement de Cpom. Votre rapporteur rappelle à cet égard que, contrairement aux établissements sous tarif partiel, les établissements sous tarif global peuvent couvrir à l'aide de leur dotation globale de soins les « rémunérations ou honoraires versés aux médecins spécialistes en médecine générale et aux auxiliaires médicaux libéraux exerçant dans l'établissement, ainsi que les examens de biologie et de radiologie ». L'objectif affiché du Gouvernement est donc de diminuer le recours par les résidents aux soins de ville en intégrant le plus possible ces dépenses à la dotation globale de soins.
Depuis 2014, 10 millions d'euros sont annuellement consacrés par chaque circulaire budgétaire au passage des Ehpad du tarif partiel au tarif global (40 millions d'euros en tout) . Cette mesure repose sur les préconisations d'une mission Igas conduite en 2011 sur l'appréciation médico-économique de l'option tarifaire globale 72 ( * ) . Il est difficile, quatre ans plus tard, de dresser un premier bilan de cette inflexion, d'autant que les données dont la Drees dispose ne vont précisément pas au-delà de 2014.
À titre exploratoire, votre rapporteur juge nécessaire d'émettre d' importantes réserves . En premier lieu, le lien entre tarif global et diminution des hospitalisations des résidents (donc des dépenses de transports sanitaires) n'a pas été mis en évidence par la mission Igas 73 ( * ) : ce poste de dépenses de soins de ville ne semble pas directement impacté par l'option tarifaire. En second lieu, et surtout, les textes réglementaires ne prévoient que la faculté pour les directeurs d'établissements de recourir à la dotation globale de soins pour couvrir les rémunérations des libéraux extérieurs, et non les dépenses médicamenteuses engendrées par leurs prescriptions. Le tarif global ne présentera donc qu'un très faible effet à la baisse de dépenses de médicaments remboursées au titre des soins de ville.
|
Proposition n° 18 : interrompre l'incitation financière au passage au tarif global, qui n'engendre aucune économie d'échelle en matière de dépenses de soins de ville. |
Considérant que le poste principal de dépenses de soins de ville pour les résidents d'Ehpad concerne la prescription de médicaments, les pouvoirs publics ne devraient pas tant favoriser le passage d'une option tarifaire à une autre, mais s'interroger sur l'opportunité de l'implantation d'une pharmacie à usage intérieur (PUI). En effet, les Ehpad munis d'une PUI peuvent intégrer les dépenses de médicaments (prescrits par les médecins traitants) dans la couverture de leur dotation globale de soins.
|
L'expérimentation interrompue d'une généralisation des PUI en 2009 L'article 64 de la LFSS pour 2009 74 ( * ) prévoyait que « des expérimentations [...] sont menées dans des [Ehpad] qui ne disposent pas de pharmacie à usage intérieur ». Ces expérimentations visaient à faire prendre en charge par la dotation globale de soins « l'achat, la fourniture, la prise en charge et l'utilisation des médicaments inscrits sur la liste des spécialités pharmaceutiques remboursables aux assurés sociaux ». Une mission d'évaluation conduite par l'Igas en 2010 75 ( * ) concluait à l'abandon de ces expérimentations, pour deux raisons principales : - l'intégration de la dépense de médicament à la dotation globale de soins permettait certes une économie de 35 % par rapport à la dépense de soins de ville 76 ( * ) , mais s'est avérée trop importante pour être totalement absorbée par la dotation de l'établissement, et faisait ainsi courir le risque de refus d'admission ; - la création de telles PUI menaçait la viabilité des officines , par ailleurs pourvoyeuses des Ehpad non dotés de pharmacie, ce qui, notamment en milieu rural, présentait un risque important en matière de santé publique. |
Des deux risques soulevés par la mission d'évaluation de l'Igas, votre rapporteur estime que le premier serait facilement écarté par l'attribution d'un rôle prescripteur au médecin coordonnateur. En effet, l'inflation des dépenses médicamenteuses constatée en 2010 ne peut être liée qu'à la dynamique prescriptrice des médecins traitants, laquelle serait mécaniquement jugulée par une affirmation du médecin de l'établissement.
Concernant le second risque, bien réel, d'une disparition d'officines de campagne en cas de développement des PUI, votre rapporteur estime qu'il doit faire l'objet de dispositifs de protection ad hoc et qu'il ne peut à lui seul empêcher la « pharmacisation » des Ehpad, dont les effets en termes de maîtrise des dépenses de soins de ville paraissent déterminants.
Ainsi, dans les zones rurales, semi-rurales et en difficulté, où l'approvisionnement des Ehpad représente une part majeure de l'activité des officines, votre rapporteur propose que, sous l'autorité prescriptrice du médecin coordonnateur, l'officine assume, en plus de l'approvisionnement, la préparation des médicaments à dispenser.
|
Proposition n° 19 : parallèlement au développement du rôle prescripteur du médecin coordonnateur : 1) relancer l'expérimentation du développement des PUI au sein des Ehpad 2) prévoir la dérogation suivante pour les milieux ruraux, semi-ruraux et en difficulté : charger les officines, déjà mobilisées pour l'approvisionnement des Ehpad, de la préparation des médicaments prescrits. |
B. ACCOMPAGNER L'ÉMERGENCE DE NOUVELLES FORMES D'ACCUEIL DES PERSONNES ÂGÉES
1. Intégrer le parcours de la personne âgée au projet d'établissement : permettre la fongibilité des financements
a) Le contrat pluriannuel d'objectifs et de moyens instrument de la pluriactivité
Un des préalables à la réforme ambitieuse lancée par le Gouvernement précédent de la prise en charge de la personne handicapée repose sur un changement de paradigme 77 ( * ) : au projet de l'établissement, qui régit l'admission ou le refus de la personne accueillie, doit se substituer le projet personnalisé de la personne, qui doit seul désormais guider le redéploiement de l'offre. Votre rapporteur plaide pour que ce changement de paradigme s'applique également dans le champ du grand âge .
Les évolutions y sont sans doute plus lentes en raison de la dichotomie que l'on continue volontiers d'entretenir entre le maintien à domicile, lorsque l'autonomie n'est pas atteinte, et l'accueil en Ehpad, seule réponse que les pouvoirs publics pourraient apporter lorsque surgit la dépendance. C'est ignorer les autres formes d'accueil intermédiaires - soutien infirmier à domicile, accueil de jour (AJ) et hébergement temporaire (HT) - qui peuvent être offertes aux personnes, dont elles peuvent être par ailleurs demandeuses et qui peuvent leur permettre de mieux vivre un départ du domicile, réservant l'Ehpad pour les cas les plus extrêmes.
Tout l'enjeu est d'inciter un même gestionnaire d'établissement à développer plusieurs activités correspondant à plusieurs degrés de prise en charge. Un même gestionnaire peut ainsi assumer la charge d'un Ehpad, de plusieurs formes d'hébergement intermédiaire, d'un Ssiad et/ou d'un Saad. La construction d'un modèle de prise en charge intégré assure autant la diversification de l'offre que l'homogénéité de la couverture territoriale. La substitution progressive des contrats pluriannuels d'objectifs et de moyens (Cpom) aux conventions tripartites s'inscrit dans cette logique : l'article L. 313-12 du CASF prévoit expressément que le Cpom signé par un Ehpad « peut inclure d'autres catégories d'établissements ou de services [médico-sociaux], lorsque ces établissements ou services sont gérés par un même organisme gestionnaire et relèvent du même ressort territorial ».
L'intérêt de la diversification de l'activité du gestionnaire d'établissement ne se limite pas à la personne accueillie. Il est aussi susceptible de retombées positives sur le personnel . Les associations représentatives du personnel, de même que le personnel de l'Ehpad Jean-Villard de Pollionnay, ont fait part à votre rapporteur du profit que pourrait apporter au personnel médical l'opportunité de varier leurs tâches entre soins en établissement, soins en structure intermédiaire et accompagnement à domicile . Votre rapporteur y voit même une des voies de lutte contre le défaut d'attractivité que subissent les métiers de la prise en charge du grand âge, en raison d'un cantonnement excessif à l'Ehpad.
b) La persistance de certains freins : un état prévisionnel de recettes et de dépenses unique mais plusieurs comptes de résultat
Les retouches successives apportées au droit de la contractualisation des établissements médico-sociaux tendent à davantage de souplesse dans la gestion financière des ensembles régis par un même Cpom. La LFSS pour 2018 78 ( * ) a notamment introduit la possibilité d'une modulation des dotations versées par les autorités tarifaires aux différents signataires du Cpom en fonction des objectifs qui y sont mentionnés. Dit autrement, cette disposition législative entame un mouvement ambitieux de décloisonnement des budgets des structures signataires d'un même contrat .
La manifestation comptable de ce décloisonnement se retrouve dans la présentation, au niveau de chaque Cpom pluriactivités, d'un état prévisionnel de recettes et de dépenses (EPRD) unique . Malgré l'accueil favorable que votre rapporteur réserve à ce nouvel outil, force est de constater que l'unique EPRD n'est pas venu à bout de certaines rigidités. L'article R. 314-212 du CASF dispose bien que l'EPRD « regroupe l'ensemble des établissements et services inclus dans le Cpom », mais l'article R. 314-213 continue de faire mention d'un « compte de résultat prévisionnel principal , dans lequel sont prévus et autorisés les charges et les produits de l'activité principale » et un ou plusieurs « comptes de résultat prévisionnels annexes dans lesquels sont prévus et autorisés les charges et les produits de chacune des activités annexes ». L'article R. 314-217 dispose quant à lui que « lorsqu'un même établissement ou service poursuit plusieurs activités qui font l'objet de modalités de tarification ou de sources de financements distinctes, l'exploitation de chacune d'entre elles est retracée séparément dans un compte de résultat prévisionnel ».
Cet obstacle de la porosité des comptes de résultat se dresse contre l'intégration du parcours de la personne âgée au sein d'un même projet d'établissement. Les quatre grands types d'intervention soignante auprès des personnes âgées relèvent certes d'un financeur identique, mais de circuits financiers distincts non fongibles .
|
Établissement |
Accueil intermédiaire |
Soins infirmiers
|
Services d'aide
|
|
|
Financeur |
ARS |
ARS |
ARS |
CD |
|
Forme du financement |
Dotation de soins calculée par l'équation tarifaire |
Financements complémentaires |
Dotation globale de financement |
Tarif journalier |
|
Payeur |
Caisse primaire d'assurance maladie |
Caisse primaire d'assurance maladie |
Caisse primaire d'assurance maladie |
CD |
|
Versement |
Mensuel |
Mensuel |
Mensuel |
Mensuel |
Le tableau ci-dessus illustre la difficulté qu'un même gestionnaire d'établissement désireux d'intégrer plusieurs activités de prise en charge peut rencontrer. Outre les différences dans la forme de financement, il lui est spécifiquement proscrit de procéder à une fongibilité de ces budgets : l'article R. 134-138 du CASF prévoit en effet que les dépenses susceptibles d'être couvertes par le Ssiad ne peuvent couvrir les charges d'un Ehpad ( un infirmier travaillant dans un Ehpad ne pourra pas intervenir au titre d'un Ssiad, même si les deux relèvent du même gestionnaire ), ou prendre en charge des prestations servies par le Saad ( un aide-soignant travaillant dans un Ssiad ne pourra pas intervenir au titre du Saad, même si les deux relèvent du même gestionnaire ).
L'article R. 314-228 confirme cette absence de fongibilité en précisant qu'« aucun virement ne peut être opéré par ponction sur des sommes destinées à couvrir des charges certaines de l'exercice, notamment la rémunération du personnel effectivement en activité dans l'établissement ou le service ».
Enfin, au moment de la clôture de l'exercice budgétaire de chaque Ehpad, il est procédé à la présentation d'un état réalisé des recettes et des dépenses (ERRD). L'article R. 314-233 spécifie que l'ERRD des Ehpad « regroupe, le cas échéant, le compte de résultat principal et le ou les comptes de résultat annexes ». L'article R. 314-234 apporte une précision déterminante, qui renforce le peu de fongibilité entre activités, en disposant que « les résultats du compte de résultat principal et des comptes de résultat annexes sont affectés aux comptes de résultat dont ils sont issus ».
Votre rapporteur trouve cette absence de fongibilité d'autant plus regrettable que le rapprochement d'activités par un même gestionnaire d'établissement devrait être théoriquement facilité par la signature d'un même Cpom. Du moment que la dépense sert un même objectif (soins ou aide à l'accomplissement d'un acte de la vie quotidienne), il ne paraît pas souhaitable qu'elle subisse un cloisonnement à seule raison de de la structure intégrée au Cpom qu'elle finance.
|
Proposition n° 20 : réécrire la partie réglementaire du CASF régissant l'EPRD des Ehpad afin de permettre, au sein d'un même Cpom, une fongibilité par nature des budgets abondés par les différentes structures signataires. |
2. La résidence autonomie : un modèle d'avenir
Les résidences autonomie, anciens foyer-logements, désignent une forme d'hébergement complémentaire de celle proposée par les Ehpad (hébergements permanent et temporaire confondus). Elles ont été conçues pour répondre aux besoins de personnes âgées dont l'autonomie ne leur permet plus de se maintenir à leur domicile, mais ne justifie pas pour autant une entrée en Ehpad. Elles offrent une solution d'hébergement intermédiaire entre ce dernier et les résidences services non médicalisées de type maison d'accueil et de résidence pour l'autonomie (Marpa).
Elles obéissent à des règles d'organisation et de financement extrêmement différentes , dont votre rapporteur estime qu'elles dessinent un cadre intéressant et ouvrent des perspectives très prometteuses pour l'offre d'hébergement en général :
- ouverture sur l'extérieur : l'article L. 313-12 du CASF prévoit que « les résidences autonomie proposent à leurs résidents des prestations minimales, individuelles ou collectives, qui concourent à la prévention de la perte d'autonomie [qui] peuvent également être proposées à des non-résidents » ;
- financeur public unique : l'exercice de leur mission de prévention donne lieu, sous réserve de la conclusion d'un Cpom, à une aide dite « forfait autonomie » financée par la CNSA. En outre, les personnes accueillies, lorsque leurs besoins en soins le requièrent, peuvent rendre la résidence autonomie éligible au forfait global de soins. Le conseil départemental continue d'assurer le financement de l'Apa pour les personnes au Gir supérieur à 4, mais opère un versement individuel et non pas à l'établissement ;
- partenariat établissement/services : aux termes de la loi, les résidences autonomie facilitent l'accès de leurs résidents à des Saad.
Contrairement aux Ehpad, l'offre de résidences autonomie ne fait pas l'objet d'une planification nationale. Leur implantation repose exclusivement sur le volontarisme du conseil départemental, plus à même, à travers l'élaboration des schémas départementaux de l'autonomie, de proposer une offre d'hébergement plus fidèle aux besoins exprimés.
Votre rapporteur souhaite particulièrement insister sur l'intérêt de la résidence autonomie en matière de répartition des missions entre acteurs publics . Leur financement reste majoritairement national, évitant ainsi les risques de disparités territoriales : le forfait autonomie, alloué par le conseil départemental, est issu d'une enveloppe gérée par la CNSA et peut être, selon les besoins en soins requis par les résidents, complété par le forfait global de soins distribué par l'ARS dans les mêmes conditions que les Ehpad. En revanche, leur installation dépend entièrement de l'impulsion des autorités locales (conseils départementaux et, par délégation, centres communaux d'action sociale), formalisée dans le cadre de la conférence des financeurs.
Elles représentent donc, aux yeux de votre rapporteur, une occasion précieuse de dépasser les écueils liés au cofinancement des structures d'hébergement actuelles en proposant la partition suivante : tarification nationale et planification locale .
Le nombre relativement peu élevé de résidences autonomie s'explique en grande partie par l'enveloppe réduite du forfait autonomie ( 25 millions d'euros en 2016 et 2017). C'est pourquoi il paraîtrait opportun d'augmenter le niveau de cette enveloppe à due concurrence de la limitation des crédits de médicalisation des Ehpad préconisée précédemment. En l'état actuel des modalités de tarification, le transfert de ces crédits est impossible en raison de l'origine des financements de la médicalisation (abondés par des crédits de l'assurance-maladie), qui ne peuvent servir à des dépenses couvrant des actes d'aide à l'autonomie.
C'est pourquoi votre rapporteur estime qu'un redéploiement de l'offre vers des structures moins médicalisées et davantage tournées vers la prise en charge de la dépendance ne pourra faire l'économie d'une réforme profonde du modèle de financement, dont il va immédiatement être question.
|
Proposition n° 21 : élever les crédits alloués au forfait autonomie, en attendant le déploiement d'une réforme plus structurelle du financement de la dépendance. |
C. RÉFLÉCHIR À UN NOUVEAU FINANCEMENT DE LA DÉPENDANCE
1. Le financement de la dépendance : histoire d'une ambiguïté
La structure tripartite du financement des Ehpad est davantage le fruit d'une histoire heurtée de la prise en charge du grand âge que le résultat d'une philosophie cohérente. Un décret fondateur de 1953 79 ( * ) isole pour la première fois la prise en charge de la personne âgée dépendante de la couverture générale des risques sociaux par la Sécurité sociale, posant sans la résoudre la question du financeur spécifique de la dépendance .
Les deux grandes lois médico-sociales du siècle dernier, promulguées en 1975 80 ( * ) et en 2002 81 ( * ) , ont introduit d'importantes réformes dans l'organisation des établissements médico-sociaux accueillant des personnes âgées dépendantes, mais ne sont que très imparfaitement parvenues à faire le départ entre la mission générale de couverture du risque-maladie et l'impératif spécifique de prise en charge d'une perte d'autonomie liée à l'âge. L'attribution de la compétence générale en matière sociale aux conseils départementaux a consacré le maintien de cette ambiguïté en répartissant les rôles tarifaires entre l'assurance maladie pour les dépenses de soins, et l'aide sociale départementale pour les dépenses strictement liées à la perte d'autonomie.
La persistance de cette double tarification des Ehpad reflète une incertitude dommageable sur la véritable nature du financement de la dépendance. Son inévitable dimension médicale l'a presque naturellement fait relever, pour la partie de la prise en charge strictement liée aux soins apportés à la personne, de la logique assurantielle du risque-maladie. Néanmoins, la loi de 1975 ayant posé la distinction de la prise en charge hospitalière et la prise en charge sociale et médico-sociale, l'accueil en établissement de personnes âgées dépendantes s'inscrivait incontestablement dans une logique d'assistance sociale , ultérieurement renforcée par la création de prestations sociales individuelles et non contributives (PSD puis Apa).
Cette dernière logique n'explique qu'imparfaitement la compétence tarifaire du conseil départemental, qui ne s'est imposée qu'en conséquence des premières lois de décentralisation, alors même que le financement de la dépendance s'était depuis 1953 construit autour d'institutions locales (les anciens bureaux de l'aide sociale) mais ne s'instrumentait que par des allocations entièrement définies au niveau de l'État 82 ( * ) .
2. Les grands principes d'une réforme du financement
Le cadre de cette mission courte empêche votre rapporteur de formuler des propositions parfaitement abouties sur la nécessaire réforme du financement de la dépendance. Ces dernières ne viendraient d'ailleurs, en l'état actuel de la réflexion, que compléter le cortège des grands projets lancés ces dix dernières années et pour l'heure restés inachevés (débat autour de la création d'un « cinquième risque »).
Il semble néanmoins que, de l'observation immédiate des contestations que suscite la réforme tarifaire des Ehpad, deux grands postulats puissent être dégagés , sur lesquels votre rapporteur souhaite que toute réforme d'ampleur à venir s'appuie.
• Le premier concerne la nature de la prise en charge : l'accueil en établissement de personnes âgées dépendantes relève incontestablement d' une mission d'assistance de la protection sociale . Elle peut en effet difficilement s'assimiler, à l'instar de la maladie ou de la retraite, à un risque social étroitement lié à la carrière de la personne. À l'image des politiques d'assistance sociale, la prise en charge de la dépendance en établissement doit en conséquence privilégier la solvabilisation de la personne sur celle de la structure qui l'accueille .
Concrètement, il s'agirait de limiter le financement par forfait des établissements aux cas de dépendance les plus élevés requérant un taux d'équipement médical important. Les autres formes d'hébergement intermédiaire reposeraient davantage sur le financement d'un socle de prestations d'aide à l'autonomie financé par le résident. Cette nouvelle offre s'inscrirait par ailleurs en cohérence avec la volonté affichée des acteurs de la prise en charge et des représentants des familles de déconnecter la structure d'accueil du strict cadre sanitaire pour en faire un véritable « lieu de vie », et non plus un autre « lieu de soins ».
Par ailleurs, limiter le financement par forfait contribuerait à écarter le risque , dénoncé aujourd'hui par plusieurs acteurs associatifs, d'une sélection à l'entrée des résidents par leur niveau de dépendance , voire d'un maintien de ces derniers dans une dépendance élevée afin de ne pas subir de diminution du forfait versé. Votre rapporteur souhaite à cet égard souligner qu'une pratique trop généralisée du financement par forfait, si elle facilite les modalités de gestion d'un établissement en permettant un pilotage financier plus aisé, va à l'encontre de l'intérêt de la personne accueillie. Entre le financement par forfait, qui solvabilise l'établissement, et le financement par l'allocation, qui solvabilise la personne, c'est vers la deuxième option qu'il convient de tendre .
Autre conséquence de cette « socialisation » du financement de la dépendance, votre rapporteur signale la place accrue qui devra être faite à la condition de ressources . Il ne s'agit pas de remettre en cause le remboursement par les organismes d'assurance maladie des dépenses strictement liées aux soins de ville ou hospitaliers qu'un résident en Ehpad continue de recevoir. En revanche, les actes pratiqués dans le strict cadre de la prise en charge de sa dépendance (accompagnement des gestes de la vie quotidienne, animation) devront être financés de façon plus redistributive. Il s'agit concrètement de renforcer le critère de la condition de ressources dans l'attribution de l'Apa . Cette mesure, que votre rapporteur conçoit comme de simple justice sociale, semble incontournable afin de garantir le maintien d'un haut niveau d'habilitation à l'aide sociale au sein des établissements.
De récentes conclusions du conseil d'analyse économique avaient en effet pointé le caractère indirectement dégressif du financement public de la dépendance , découlant des deux natures distinctes de l'Apa et de l'ASH. La première, qui prend d'abord la forme d'un plan d'aide élaboré à partir du seul Girage du bénéficiaire, ne prend en compte les ressources de ce dernier qu'une fois déterminé le montant maximal de l'allocation. L'ASH présente, pour sa part, le double inconvénient d'être immédiatement subsidiaire et recouvrable sur l'actif net successoral du bénéficiaire, ce qui en diminue fortement le recours. De ce double régime allocataire découle une « contribution financière des personnes dépendantes en proportion de leurs revenus plus lourde en institution pour les ménages modestes ».
• Le second postulat dégagé par votre rapporteur concerne l'acteur de la prise en charge. L'inscription de la politique de la dépendance au rang des politiques d'assistance sociale plaide pour une récupération de la compétence tarifaire par l'État . Les risques découlant de la « départementalisation » du point Gir mentionnés ci-dessus convainquent votre rapporteur que la libre administration des collectivités territoriales ne peut suffire à justifier qu'une personne âgée dépendante se voie différemment prise en charge sur le seul critère de son département de résidence. La politique de la dépendance doit impérativement obéir à un principe d'égalité de traitement territorial . Par ailleurs, le recentrage de la compétence tarifaire autour d'un acteur unique ne manquera pas de faciliter la construction de partenariats entre établissements et services fondés sur l'intégration du parcours de la personne âgée.
Ainsi, une réactivation de « l'équilibre de 1953 » semble nécessaire. Si la politique de dépendance doit désormais reposer prioritairement sur une solvabilisation de la personne, l'attribution de la prestation ne peut alors se faire qu'à l'échelon national. Outre le respect nécessaire du principe d'égalité, la récupération de la compétence tarifaire par l'État permettra la simplification du dialogue gestionnaire entre l'établissement et son autorité tarifaire, désormais unique. Cela étant, la compétence départementale devra être pleinement maintenue , voire renforcée, dans l'élaboration des schémas de planification de l'offre et d'implantation des établissements et services .
De plus, il est souhaitable que le département conserve la capacité d'apporter à la personne âgée le soutien financier nécessaire en cas de prix de journée supérieur à ses ressources. Le département n'interviendrait pas au titre du financement de la compensation de la perte d'autonomie, qui relèverait en tant que politique de solidarité du niveau national, mais au titre de l'aide à l'hébergement qui, en raison des disparités locales, doit rester de sa compétence.
|
Proposition n° 22 : relancer le débat de la prise en charge financière de la dépendance sur la base des principes suivants : 1) intégrer pleinement la politique de la dépendance au nombre des politiques de solidarité nationale et la déconnecter du champ assurantiel (faire davantage reposer le financement de la dépendance sur la solidarité nationale que sur le coût du travail) ; 2) privilégier la solvabilisation de la personne dépendante sur celle de l'établissement qui l'accueille (afin de modérer la surmédicalisation des Ehpad par les crédits de l'assurance maladie) ; 3) prendre davantage en compte la condition de ressources afin de maintenir une offre importante de places habilitées à l'aide sociale ; 4) répartir clairement les rôles entre l'État tarificateur de la prestation compensatoire de la perte d'autonomie et le département planificateur de l'offre médico-sociale et soutien à l'hébergement. |
3. De nouveaux modes de financement de la dépendance
Le conseil d'analyse économique a justement rappelé que, concernant les modalités futures du financement de la dépendance, « la principale question est celle de la répartition de l'effort de financement entre part publique et part privée et des formes que l'on souhaite donner à la solidarité publique » 83 ( * ) .
a) Le financement public : pour une plus grande fiscalisation
L'évolution récente du financement public de la dépendance illustre un choix progressivement mais timidement porté sur un financement par la fiscalité . En 2014, la prise en charge publique de la dépendance se chiffrait à 23,7 milliards d'euros, distribués entre les dépenses de soins pour 12,2 milliards d'euros, les dépenses liées à la dépendance stricto sensu pour 8,1 milliards d'euros et les dépenses liées à l'hébergement pour 3,3 milliards d'euros. La répartition des sources financières obéit au principe suivant : les dépenses de soins sont exclusivement financées par le budget de la Sécurité sociale 84 ( * ) , les dépenses de dépendance et d'hébergement étant abondées par des recettes fiscales. Le financement public global de la perte d'autonomie, supporté à 47,2 % par des cotisations sociales et à 52,8 % par des prélèvements fiscaux , présente donc une nature profondément hybride .
Les prélèvements fiscaux comprennent, pour leur part nationale, une fraction de la CSA, une fraction du prélèvement social sur les revenus du capital et la contribution additionnelle de solidarité pour l'autonomie (Casa). Pour leur part départementale, ils se composent essentiellement des produits de la fiscalité locale (taxe foncière sur le bâti, cotisation sur la valeur ajoutée des entreprises) et de la fiscalité transférée (surtout les droits de mutation de biens immobiliers).
La récupération de la compétence financière de l'État sur l'ensemble des trois composantes de la perte d'autonomie devrait à terme permettre une simplification des circuits de recettes publiques affectées à son financement. De toute évidence, il paraît souhaitable qu'un travail de rationalisation des prélèvements fiscaux directement fléchés sur les dépenses de la perte d'autonomie soit mené : votre rapporteur n'estime pas de bonne gestion que le produit d'impôts dont l'assiette peut se montrer très sensible à la conjoncture économique (taxe foncière, CVAE, droits de mutation) finance pour une large part des dépenses dont l'évolution tendancielle est structurellement orientée à la hausse.
C'est pourquoi votre rapporteur recommande que la fiscalité qui doit être à terme dirigée sur le financement de la dépendance se concentre sur une base moins volatile, en privilégiant les revenus de toute nature . Il se montre ainsi très réservé sur les propositions récentes, émanant d'initiatives nationales ou étrangères, visant à faire reposer le financement de la dépendance sur un alourdissement de la fiscalité des successions, au motif d'une corrélation logique en apparence, mais spécieuse sur le fond, entre transmission d'un patrimoine et prise en charge du grand âge.
|
Financer les dépenses de dépendance par des impôts dédiés : la tentative suisse La question du financement de la perte d'autonomie pose dans certains pays étrangers des problèmes particulièrement prégnants, du fait non seulement de l'accélération du vieillissement de la population mais aussi de canaux de financement de moins en moins adaptés aux nouvelles donnes démographiques. C'est le cas notamment de la Suisse, où la perte d'autonomie, même pour sa part non médicalisée, est essentiellement perçue comme un prolongement du risque-vieillesse et, par conséquent, très majoritairement financée par les cotisations sociales des salariés à l'assurance-vieillesse et survivants (AVS). La pertinence de cette source quasi-exclusive de financement, contestée au vu de l'alourdissement des dépenses liées à la dépendance, constitue une question récurrente du débat public en Suisse, où la fiscalisation de la prise en charge de la dépendance demeure marginale. En 2015, dans le cadre d'une initiative populaire fédérale , un projet de réforme intitulé « Imposer les successions de plusieurs millions pour financer notre AVS » est soumis à la votation des électeurs. Il s'agissait d'imposer à hauteur de 20 % les successions de plus de 2 millions de francs et les donations de plus de 20 000 francs par personne et par année. L'initiative a été vigoureusement combattue par les milieux économiques et financiers suisses, notamment en raison de la déconnection entre un « phénomène à l'origine purement fiscale », qui ne « suffira pas pour couvrir le déficit » de l'AVS et les nécessaires « adaptations structurelles » que devra subir cette dernière. Soumise à la votation le 14 juin 2015, l'initiative est refusée par tous les cantons et par 71 % des suffrages exprimés. |
|
Proposition n° 23 : repenser le circuit des recettes fiscales finançant la perte d'autonomie, avec pour objectifs de : 1) limiter le nombre des ressources fiscales affectées ; 2) privilégier une ressource fiscale assurant une plus grande adéquation entre son assiette et la dépense associée. |
b) Le financement privé : un recours nécessaire ?
Compte tenu du contexte encore dégradé des finances publiques, il semble à terme difficilement tenable de continuer à concilier, au titre de la solidarité nationale, la solvabilisation de la personne âgée dépendante et l'absence de sollicitation de son patrimoine privé. L'exercice paraît d'autant plus délicat qu'en plus du versement d'allocations compensatrices (Apa) ou de solidarité (ASH, Aspa), les personnes âgées dépendantes bénéficient de plusieurs avantages fiscaux .
|
Le régime fiscal des résidents en Ehpad • La réduction d'impôt sur le revenu accordée au titre des dépenses afférentes à la dépendance : aux termes de l'article 199 quindecies du code général des impôts (CGI), les contribuables accueillis en Ehpad bénéficiaires de l'Apa « bénéficient d'une réduction d'impôt égale à 25 % du montant des dépenses qu'ils supportent effectivement tant au titre de la dépendance que de l'hébergement [qui] ne peut pas excéder 10 000 euros par personne hébergée ». Les montants perçus de l'Apa et de l'ASH doivent donc être déduits du niveau de dépenses afférentes à la dépendance pour le calcul de la réduction d'impôt. • L'exonération de la taxe d'habitation sur l'ancien domicile : l'article 1414 B du CGI dispose que « les personnes qui conservent la jouissance exclusive de l'habitation qui constituait leur résidence principale » avant d'être hébergées en Ehpad « bénéficient d'une exonération ou d'un abattement de la taxe d'habitation afférente à cette habitation », pour le cas unique des logements libres de toute occupation. • L'exonération de la taxe foncière sur l'ancien domicile : l'article 1391 B bis du CGI prévoit une disposition analogue pour la taxe foncière sur les propriétés bâties. • L'exonération de la taxe d'habitation indirectement payée sur le logement en Ehpad : le sujet de l'assujettissement du résident en Ehpad à la taxe d'habitation à raison du logement qu'il occupe en établissement a fait l'objet d'une exposition médiatique particulière lors du vote de la loi de finances pour 2018 85 ( * ) . De façon générale, le contribuable n'est redevable de la taxe d'habitation que pour le logement dont il a la jouissance privative et exclusive, ce qui, en raison des clauses de vie collective au contrat de séjour consenties lors de l'admission, n'est pas le cas du résident en Ehpad. En revanche, l'établissement d'accueil, dans le cas unique d'un statut de droit privé à but non lucratif 86 ( * ) , reste assujetti à la taxe d'habitation et peut répercuter le niveau de cette dernière sur le prix de journée dont le résident doit s'acquitter. La loi de finances pour 2018 prévoyant la mise en place d'un important dégrèvement de taxe d'habitation censé venir en compensation d'une hausse de la contribution sociale généralisée (CSG), un amendement parlementaire a tenté de corriger le potentiel effet de bord induit par une baisse de la taxe acquittable par l'Ehpad sans répercussion sur le prix de journée. Ainsi, l'article 6 de la loi de finances a créé un article 1414 D au CGI disposant que le dégrèvement de taxe d'habitation dont peuvent bénéficier les Ehpad privés non lucratifs était « égal à la somme des montants d'exonération et de dégrèvement dont auraient bénéficié leurs résidents [...] s'ils avaient été redevables de cette taxe au titre du logement qu'ils occupent dans l'établissement ». Par ailleurs l'article ajoute que « la fraction du dégrèvement [...] calculée en fonction de la situation de chaque résident [...] est déduite du tarif journalier ». Cette disposition confirme le résident d'Ehpad comme redevable indirect de la taxe d'habitation acquittée par l'établissement privé non lucratif. Elle laisse en revanche entier le problème de la compensation de la hausse de la CSG pour les pensionnaires des Ehpad publics et privés commerciaux, qui ne connaîtront pas de dégrèvement de taxe d'habitation. |
Comme le note le conseil d'analyse économique, la double action de la solidarité nationale (attribution d'aides publiques et avantages fiscaux) présente d'importants effets de substitution qui viennent réduire le recours au patrimoine privé. L'immobilisation de ce dernier est même curieusement encouragée par les modalités d'application des exonérations de taxe d'habitation et de taxe foncière sur l'ancien domicile du résident, qui ne peut en bénéficier qu'à la condition de sa vacance .
L'absence de prise en compte du patrimoine immobilier dans l'attribution de l'Apa ou de l'ASH, dont la condition de ressources n'intègre que les revenus des bénéficiaires, associée à plusieurs incitations fiscales à sa conservation par le résident aboutit à la coexistence de moins en moins tenable chez les résidents d'une demande croissante d'aide publique et d'une accumulation croissante de « capital dormant » faiblement liquide .
Plusieurs initiatives des pouvoirs publics ont néanmoins été menées, avec un succès limité, pour tenter de monétiser ce patrimoine et d'augmenter la part privée du financement de la dépendance, et qui reposent toutes autour de l'incitation au viager . La diffusion de ce mode de liquidation du patrimoine des résidents d'Ehpad rencontre encore la réticence des acheteurs, sensibles au risque d'un versement de rentes pendant une durée non déterminée.
|
Proposition n° 24 : développer le recours au patrimoine privé dans le financement de la dépendance en privilégiant l'outil fiscal : 1) mettre fin aux incitations fiscales à la conservation de la pleine propriété de logements non occupés pour les résidents d'Ehpad en accueil permanent ; 2) développer l'incitation fiscale à la conclusion de viagers. |
TRAVAUX DE LA COMMISSION
___________
I. COMMUNICATION DE M. BERNARD BONNE, RAPPORTEUR
Réunie le mercredi 7 mars 2018 sous la présidence de M. Alain Milon, président, la commission procède à l'examen du rapport de M. Bernard Bonne, rapporteur.
M. Gérard Dériot , président . - Le 30 janvier dernier, personnels et directeurs d'Ehpad étaient en grève pour dénoncer leurs conditions de travail et, plus généralement, leurs difficultés à exercer correctement les missions de prise en charge des personnes âgées qui leur sont confiées.
La réforme de la tarification des établissements, sur laquelle notre commission avait déjà alerté, a été pointée du doigt mais elle n'est pas seule en cause. Le diagnostic est connu : les personnes accueillies dans ces établissements sont globalement plus âgées qu'avant et leur autonomie plus limitée, tandis que les moyens consacrés à l'autonomie ont certes progressé mais sans que cela se traduise toujours de façon concrète en effectifs sur le terrain.
Nos concitoyens souhaitent une socialisation accrue du financement de ce risque alors que les reste à charge sont élevés, voire inaccessibles pour certaines familles. C'est pourquoi le président a demandé à notre collègue Bernard Bonne, rapporteur pour le secteur médico-social, de travailler sur la situation des Ehpad et de nous rendre ses conclusions.
M. Bernard Bonne , rapporteur . - Vous avez bien voulu me confier, en tant que rapporteur du médico-social, une mission dont vous avez estimé à juste titre que l'actualité - brûlante - commandait la réalisation. En effet, le 30 janvier dernier, les personnels travaillant en établissements d'hébergement pour personnes âgées dépendantes (Ehpad) se sont rassemblés à la faveur d'une mobilisation unique dans leur histoire pour dénoncer unanimement les conditions dans lesquelles ils s'acquittaient de leurs tâches.
À la racine de cette exaspération, nous retrouvons un phénomène auquel l'exposition médiatique récente a donné une certaine notoriété, alors qu'il travaille le secteur de la prise en charge des personnes âgées depuis maintenant deux ans : la réforme de la tarification des Ehpad. L'enjeu, sous ses aspects techniques, est de grande importance.
Permettez-moi de décrire le budget d'un Ehpad. Trois sections tarifaires, trois financeurs distincts. La première section - environ 30 % du total - qui finance les interventions médicales requises par les résidents les plus dépendants, est abondée par l'agence régionale de santé sur des crédits de l'assurance-maladie. C'est par elle que la réforme de la tarification a commencé, en prévoyant dans la loi portant adaptation de la société au vieillissement un forfait global de soins fondé sur le Gir moyen pondéré soins (GMPS). Pour la quasi-totalité des établissements, le passage des anciennes dotations issues des reconductions historiques à ce nouveau forfait-soins se traduit par une hausse de leurs moyens.
C'est la deuxième section - environ 20 % du total - financée par le conseil départemental et spécifiquement consacrée au soutien de la personne dépendante dans l'accomplissement des actes de la vie quotidienne, cristallise les contestations. Là aussi, les pouvoirs publics ont proposé que soit substitué aux dotations historiques, calculées sur la base de l'Apa versée à l'établissement, un forfait global à la dépendance qui, contrairement au forfait global de soins, intègre dans son calcul un coefficient variable selon les territoires : le point Gir départemental. Outre le problème important que soulève l'institutionnalisation d'une couverture de la dépendance différenciée selon les départements, le nouveau forfait global à la dépendance pose une difficulté que n'avait pas soulevée le forfait global aux soins : selon le niveau du point Gir départemental, le passage des dotations historiques au forfait entraîne pour de nombreux établissements, publics pour la plupart, une baisse significative de leur budget dépendance. La redéfinition du forfait dépendance ayant été conçue à budget départemental constant, les autres établissements, privés non lucratifs et privés commerciaux, ont par conséquent vu le leur augmenter.
Il est dès lors devenu commun d'accabler cette réforme tarifaire de tous les maux et d'en faire la principale responsable du mal-être qui sévit dans les établissements, frappant autant les résidents que les personnels. Je souhaite apporter plusieurs tempéraments importants à ce postulat, qui s'est exagérément répandu et qui a profité d'un effet d'optique opportun pour se présenter à l'opinion comme l'alpha et l'oméga de la crise du secteur.
Afin d'éviter tout malentendu, j'affirme que le principe - mais uniquement le principe - de la réforme tarifaire est sain et vertueux. Il ne s'agit en effet ni plus ni moins que de rationaliser autour de critères objectivables les dotations d'argent public attribuées aux établissements d'accueil de personnes âgées, ce dont nous ne pouvons que nous féliciter. La réforme pèche dans ses modalités et son calendrier d'application.
Un premier diagnostic nous paraît devoir être posé. Nous avons voté deux PLFSS qui accompagnent une réforme en profondeur de la contractualisation des établissements et services médico-sociaux, autrement dit leur passage progressif au régime du contrat pluriannuel d'objectifs et de moyens (CPOM). Attentifs au rythme de cette réforme, nous l'avons toujours accueillie favorablement, en ce qu'elle ouvre aux établissements signataires de nouvelles marges de manoeuvre de gestion budgétaire, leur permettant notamment de fondre certains éléments des différentes sections tarifaires entre eux et de conserver le bénéfice des éventuels excédents d'exploitation. En toute logique, il aurait paru souhaitable d'attendre que l'ensemble des Ehpad soient armés de ce nouvel outil contractuel, et munis de la souplesse de gestion qu'il confère, avant de réformer les modalités de leur tarification.
Or, le Gouvernement mène ces deux réformes de front, en parallèle, sans voir tout le profit qu'il pourrait tirer, pour la bonne mise en oeuvre de la seconde, de la pleine application de la première.
Par ailleurs, la réforme tarifaire des Ehpad, négligeant de s'attaquer à la structure même de leur financement, voit nécessairement une partie de ses effets neutralisés. Il est urgent de mettre fin à cette aberration budgétaire et gestionnaire du cofinancement des structures médico-sociales. Elle n'est que le reflet d'une incapacité historique à qualifier l'autorité compétente en matière de prise en charge de la dépendance. La situation actuelle dénoncée par les personnels et par les familles de résidents n'est autre que le résultat de cette indécision, laquelle ne peut désormais plus être maintenue.
Pour clore ce chapitre de la réforme tarifaire, la troisième section de financement des Ehpad, n'a fait pour l'heure l'objet d'aucune réforme alors qu'elle est le siège des dérives les plus dangereuses : la section hébergement - 50 % du total. Elle finance les prestations d'accueil hôtelier et ménager et reste théoriquement à la charge du résident. Elle concentre l'essentiel de ce qu'il est courant d'appeler le « reste à charge ». Celui-ci affiche des niveaux particulièrement élevés, malgré les efforts des conseils départementaux pour contrôler les tarifs journaliers pratiqués par les établissements et maintenir un niveau élevé de places habilitées à l'aide sociale, par ailleurs mis à mal par les effets de la réforme tarifaire.
Parmi les raisons de ce reste à charge important, il y en a une immédiatement identifiable et difficilement justifiable : la récupération sur la succession des résidents des sommes versées par le département au titre de l'aide sociale à l'hébergement. Attachés à la transmission de leur patrimoine, les résidents préfèrent s'acquitter de tarifs journaliers de haut niveau plutôt que de grever l'héritage de leurs descendants du montant d'une aide sociale. Or cette récupération sur succession ne représente que 30 à 60 millions d'euros sur l'ensemble du territoire, recette suffisamment négligeable, à mon sens, pour qu'il soit apporté une modification substantielle au dispositif actuel. Je propose que soit relevé de façon significative le seuil de récupération de ces sommes.
Les difficultés rencontrées par les Ehpad ne se résument cependant pas à la réforme tarifaire. Cette dernière a permis l'expression d'un mal-être plus profond, plus lointain, qui reflète une crise structurelle du modèle de ressources humaines de ces établissements. Animé par un personnel administratif composé de cadres de santé, un Ehpad comprend un personnel soignant qui tourne autour de trois pivots - le médecin coordonnateur, l'infirmier et l'aide-soignant - ainsi qu'un personnel technique de service hospitalier.
Il me semble qu'outre le sujet prégnant du contour de leurs missions et du rythme de leur travail, un problème trop longtemps occulté réside dans l'indicateur statistique qui définit les besoins en personnel soignant de chaque établissement : le Pathos moyen pondéré (PMP), principale composante du GMPS que j'évoquais plus haut. C'est le PMP qui détermine le forfait global de soins, lequel servira pour sa majeure partie à couvrir les dépenses de personnel. Si le PMP ne reflète pas fidèlement et pertinemment les besoins réels en soins requis par les résidents, la dotation de soins qui en découle ne suffira pas à assurer les dépenses en personnel soignant nécessaires. Or c'est un constat auquel ma mission m'a conduit : sans vouloir être trop technique, le PMP présente des biais importants, susceptibles d'imparfaitement traduire les profils thérapeutiques des résidents en ETP correspondants. Voilà donc par quoi toute refonte du modèle des ressources humaines doit commencer : la définition d'un nouveau paramètre de dotation budgétaire, plus rigoureux et centré sur les profils de soins.
Venons-en maintenant aux missions proprement dites du personnel, et à celles inexplicablement réduites du médecin coordonnateur. Relégué à des tâches essentiellement administratives, ses attributions se limitent à l'organisation générale du programme de soins délivrés par l'établissement, et ne prévoient d'acte de prescription individuelle que dans les cas d'extrême urgence. Médecin institutionnel et strictement collectif, le statut du médecin coordonnateur a été soigneusement distingué de celui du médecin traitant du résident qui, bien qu'extérieur à l'établissement, reste seul titulaire du pouvoir de prescription. Parce qu'historiquement la maison de retraite se voulait prolongement, et non substitution au domicile, la rupture du lien individuel unissant le patient au médecin de famille au profit d'un médecin d'établissement participait sans doute de l'impression fâcheuse d'une mise en institution de nos aînés.
Force est pourtant de constater que l'incapacité prescriptrice du médecin coordonnateur, souvent spécialisé en gérontologie, connaisseur intime des dossiers individuels des résidents pour avoir donné un avis à leur admission, fait figure de bizarrerie. Outre la simple logique qu'il y aurait à habiliter à prescrire un médecin présent sur place, même à temps partiel, je suis persuadé que cela permettrait de limiter les doublons dommageables entre dépenses couvertes par le forfait global de soins et dépenses de soins de ville auxquelles les consultations de médecins extérieurs donnent inévitablement lieu.
Pour ce qui est du personnel infirmier et des aides-soignants, sur lesquels repose l'essentiel de l'accompagnement quotidien des résidents, un mal-être profond, exprimé le 30 janvier dernier, s'est emparé d'eux du fait d'un alourdissement et d'une intensification de leurs tâches. La plupart des acteurs associatifs que nous avons auditionnés, le président Alain Milon et moi-même, nous ont fait part de leur désir de voir respectées les promesses faites il y a plus de dix ans par le plan de solidarité grand âge (PSGA) d'un ratio « 1 personnel pour 1 résident ». Même si nous nous associons à ce souhait, il ne nous paraît pas réaliste de nous y cantonner en l'état actuel de nos finances publiques ; c'est pourquoi l'essentiel des propositions que je formule en la matière se situent à périmètre financier - et donc à dépenses de personnel - constants. Parmi elles, l'affirmation de dispositifs expérimentaux, qui sont insuffisamment encouragés. Je pense notamment à l'astreinte infirmière de nuit, qui permet de mutualiser certains coûts et surtout d'éviter les hospitalisations d'urgence inutiles, mais aussi à l'extension indispensable au médecin coordonnateur des actes de télémédecine inscrit à la nomenclature générale des actes prescrits. Il me paraît par ailleurs indispensable d'ouvrir aux gestionnaires d'établissements la possibilité d'assouplir, toujours avec l'accord des personnels concernés, certains modes d'organisation du travail. Dans certains cas, l'épuisement ressenti et la possible maltraitance qui peut en découler viennent de plages horaires paradoxalement soit trop réduites, soit trop saccadées et entrecoupées de temps de repos trop courts. Lorsqu'elles rencontrent le souhait des personnels concernés, et uniquement à cette condition, les possibilités d'aménagement du temps de travail doivent pouvoir être pleinement mobilisées par les directeurs, ce qui n'est actuellement pas le cas en raison des rigidités variables selon qu'ils gèrent des établissements publics - où les conditions sont encadrées par décret - ou privés - où elles figurent au sein de différentes conventions collectives.
Une fois posés ces constats et formulées ces propositions de court terme, il m'était impossible de ne pas engager une réflexion plus stratégique sur les impérities manifestes que présente l'offre d'hébergement des personnes âgées dépendantes. Le ressenti exprimé n'est pas que de surface mais va chercher ses racines dans les inadéquations profondes d'un modèle, que je n'ai fait qu'esquisser au début de mon intervention.
Première inadéquation : la dérive sanitaire d'établissements d'hébergement qui sont initialement censés camper un « lieu de vie » et non un « lieu de soins ». Certes, l'entrée de plus en plus tardive en établissement des résidents d'Ehpad a mécaniquement entraîné une augmentation de leur niveau de dépendance et donc un impératif de l'équipement médical de leur nouveau lieu de résidence. Mais je déplore que l'élévation nécessaire du degré de médicalisation de l'hébergement pour certains cas de dépendance importante ait servi d'étalon pour toute l'offre de prise en charge des personnes âgées. Depuis 2014, ce sont des centaines de millions d'euros qui sont explicitement consacrés par chaque PLFSS à la « médicalisation des Ehpad », sans qu'aucun crédit ne soit formellement consacré au développement des solutions intermédiaires d'habitat. Plus grave encore, l'augmentation du forfait global de soins qu'a permise l'intégration du GMPS à son calcul ne s'est nullement traduite par une réduction à due concurrence des dépenses de soins de ville auxquelles les résidents continuent d'avoir recours. L'augmentation du plafond du forfait global de soins ne s'est nullement traduite par une diminution des dépenses de soins individuelles prescrites par ailleurs. D'où la question que je pose aujourd'hui d'une « surmédicalisation » de certains établissements, qui ne remplissent plus leur mission première d'accompagnement de la dépendance, à laquelle s'est substituée une simple mission de veille sanitaire, au demeurant assurée par des personnels légitimement peu motivés par cette perspective.
La loi ASV a créé les résidences-autonomie, comme élément d'une offre d'hébergement intermédiaire entre les anciens foyers-logements, ouverts à des personnes autonomes mais ne désirant plus vivre seules, et l'Ehpad, théoriquement réservé aux cas de dépendance les plus aigus. L'idée était très bonne, et offrait par ailleurs plusieurs opportunités de repenser le financement du grand âge. Quel dommage qu'elle soit aussi négligée par les administrations chargées de flécher les crédits médico-sociaux et qui, de ces deux qualificatifs, semblent parfois oublier le second !
Cette nécessité de repenser le financement du grand âge, certains d'entre vous y ont récemment fait appel en rappelant les débats engagés à propos du fameux « cinquième risque ». Il est urgent de rouvrir ce dossier, sans quoi les réformes paramétriques les mieux intentionnées du monde ne connaîtront pas pleinement d'effet.
La réflexion que je propose d'engager sur la réforme du financement de la dépendance afin d'assurer sa pérennité reposerait sur trois grands principes : premièrement, la clarification des compétences des différents acteurs publics. De toute évidence, le cofinancement des structures d'hébergement pour personnes âgées est un vecteur de complexité qui entrave la gouvernance et complique l'implantation de ces établissements. C'est pourquoi je propose une clarification des compétences autour de la répartition tarification-planification de l'offre : la première reviendrait à l'échelon national, afin de garantir l'homogénéité de la couverture financière de la perte d'autonomie prise au sens large (soins et dépendance) sur le territoire, tandis que la seconde relèverait du conseil départemental, mieux à même d'identifier les besoins à l'échelon local et d'apporter son soutien aux personnes dans le cadre de l'aide à l'hébergement.
En deuxième lieu, je proposerai de mettre fin à la forfaitisation de la dotation dépendance versée aux établissements : le financement des établissements par le versement de dotations forfaitaires calculées à partir des besoins constatés présente le risque réel d'une sélection à l'entrée des résidents les moins dépendants (donc, budgétairement parlant, les moins « rentables » pour l'établissement) et désincite la structure d'accueil à développer le niveau d'autonomie global. L'idée d'un financement par forfait, initialement voulue pour faciliter le pilotage budgétaire des structures, ne semble pas toujours rejoindre l'intérêt personnel de la personne prise en charge. Je préconise donc que le financement de la dépendance repose davantage sur la solvabilisation de la personne accueillie, conformément au modèle de la résidence autonomie, qui peut à la fois bénéficier du forfait global pour les dépenses de soins et qui pour le reste de ses dépenses s'appuie sur les contributions des résidents, soutenus par le versement individuel et non plus forfaitaire de l'APA.
Enfin, je suggère une mobilisation accrue du patrimoine immobilier des résidents : il me semble en effet important que la personne âgée accueillie en établissement puisse mobiliser les ressources tirées non seulement de ses revenus mobiliers, mais aussi de son patrimoine immobilier, qui reste le plus souvent immobilisé et insuffisamment rentabilisé. Plusieurs dispositifs pourraient alors être envisagés : outre la suppression des avantages fiscaux liés à la détention par une personne âgée résidente en Ehpad d'un bien immobilier non occupé, le Gouvernement pourrait développer des mécanismes incitatifs à la signature de viagers ou, et surtout, de baux locatifs préférentiels.
Parvenu au terme de cette mission, je suis plus que jamais persuadé que les enjeux soulevés par la situation des Ehpad vont bien au-delà des aspects actuellement retenus par l'exposition médiatique des mobilisations de personnels. Les chantiers auxquels la ministre des solidarités et de la santé ne peut désormais plus se soustraire sont déterminants et touchent à l'un des plus grands défis qu'il nous faut relever : la prise en charge, dans la dignité, de nos aînés.
M. René-Paul Savary . - Je tire un coup de chapeau au rapporteur, qui, avec son expérience à la tête d'un département, a su traduire la réalité du terrain, ce que les administrations sont parfois en peine de faire. Lors de la loi ASV, j'avais prévenu le gouvernement que le changement de paradigme budgétaire, avec l'instauration de l'état prévisionnel des recettes et des dépenses (EPRD) et le CPOM posait bien des difficultés.
Reculer la mise en oeuvre de la réforme tarifaire me paraît a priori de bon sens, mais si l'on recule encore la réforme dans le temps, le gouvernement ne mettra plus les moyens prévus. Je ne mets pas en cause la réforme mais ses modalités d'application, et je salue les propositions intelligentes du rapporteur.
Les recours sur successions dissuadent les personnes âgées qui ont une petite ferme agricole de demander une aide sociale, car elles craignent pour leur maigre patrimoine. Il est légitime cependant de maintenir ce recours lorsque, en dépit de très petites retraites, les personnes ont un patrimoine important - des mesures de viager, alors, sont intéressantes, comme toute solution pour gager les biens sans les vendre.
Que le médecin coordonnateur soigne, voilà qui me semble d'un redoutable bon sens, d'une grande évidence...
M. Jean-Noël Cardoux . - Mais allez l'expliquer aux médecins traitants.
M. René-Paul Savary . - Alors que la désertification se poursuit, c'est une bonne solution, compréhensible. Mme Cohen, avec qui j'avais mené une mission sur les urgences, sera d'accord avec moi : l'intervention du médecin coordonnateur évitera des hospitalisations gériatriques d'urgence : trop souvent, les personnes âgées finissent leur vie aux urgences. Merci, par conséquent, de ces vraies propositions. Enfin, la proposition, décoiffante, de coupler dépendance et soins pour les personnes en hébergement, me convient.
Mme Annie Delmont-Koropoulis . - C'est un travail exceptionnel et très clair. Je suis médecin coordonnateur dans des établissements sociaux pour jeunes handicapés : qu'il soit le médecin traitant évite la surmédicalisation et n'empêche pas qu'il fasse rapidement appel aux spécialistes en cas de besoin.
Le CPOM manque de flexibilité parce qu'il s'étend sur cinq ans, alors que les personnes entrent en Ehpad en moyenne à 85 ans, et y restent en moyenne deux ans et demi : une durée de trois ans serait donc mieux adaptée.
Chez moi la multiplication des équipes mobiles a permis de maintenir chez elles les personnes âgées dépendantes le plus longtemps possible. Cette prise en charge à domicile pourrait se faire en lien avec l'Ehpad proche. Les 50 millions d'euros pour les établissements en difficulté s'ajoutent, nous dit-on aux 100 millions existants mais dont 72 millions sont destinés à accompagner la réforme de la tarification : 28 millions seulement étaient prévus pour les Ehpad en difficulté.
Mme Florence Lassarade . - Le médecin coordonnateur est le plus compétent pour s'occuper des personnes âgées en établissement. Généralement, la personne âgée en maison de retraite est la dernière patiente de la journée, voire de la semaine, dans le cahier de rendez-vous du généraliste... Tant mieux, donc, si le coordonnateur intervient !
Des communes ont lancé des projets d'habitat partagé, mais le montage financier est très difficile : il serait pourtant intéressant de développer ce volet. Et la formation du personnel hospitalier, très peu qualifié pour s'occuper des personnes âgées, devrait être accentuée.
M. Michel Amiel . - Ce rapport est très clair, sur un sujet compliqué ! J'adhère pleinement à la proposition relative au médecin coordonnateur. On connaît les dérives, qui ont un coût important et qui sont au préjudice des patients...
L'infirmière de nuit d'astreinte ne prendra jamais de responsabilité médicale : le système risque de perdre en efficacité sans médecin d'astreinte, joignable 24 heures sur 24 ; faute de prévoir cela, la médicalisation des établissements sera un échec.
Les conventions tripartites du passé ont laissé place aux CPOM et aux EPRD, et les dotations budgétaires intègrent maintenant le Pathos moyen pondéré : mais celui-ci, fixé à l'arrivée de la personne, n'est pas révisé ensuite, alors que l'entrée en établissement tient précisément à l'existence de polypathologies et que l'état de la personne se dégradera rapidement - on sait qu'elle vivra en moyenne deux ans et demi dans l'établissement. Il y a là un préjudice pour la tarification. L'EPRD est intéressant comptablement, mais il traduit le passage d'une logique de la demande à une logique de l'offre... En outre, un directeur d'établissement m'a montré les dossiers à remplir : c'est effrayant. Où est la simplification ?
Le recours sur succession ne doit pas conduire à pénaliser les petits patrimoines : ce sont souvent les plus pauvres qui veulent absolument léguer quelque chose à leurs héritiers.
Mme Michelle Meunier . - Je salue ce travail rondement mené, grâce à une expertise manifeste du rapporteur sur la question. Toutes les problématiques sont mentionnées. Il faut effectivement insister sur la qualité et le nombre des professionnels du quotidien, qui ont une place centrale. La formation des aides-soignants est un problème, car ce métier n'est pas valorisé, peu attrayant, si bien que face à la pénurie, les établissements font appel à des vacataires qui n'ont pas les qualifications pour travailler auprès des personnes très âgées. Le référentiel existe mais il est bloqué par le Gouvernement. En raison des coûts qu'engendrerait le passage d'agents de la catégorie C à la catégorie B. Cela devrait bien sûr s'accompagner de moyens supplémentaires.
Mme Frédérique Puissat . - Je salue la clarté du rapport, d'autant que les auditions auxquelles j'ai assisté n'étaient pas vraiment limpides...
Le rapport distingue de façon bienvenue les mesures de court terme et celles de moyen terme. Au titre des mesures de court terme, on pourrait aussi porter de 72 ans aujourd'hui à 75 ans la limite d'âge des médecins coordonnateurs. Cela éviterait des carences dans certains établissements. Un alignement des calendriers des multiples financeurs serait également souhaitable, car les collectivités peuvent parfois être réduites à faire l'avance des fonds, sur les dotations des ARS notamment...
Pour le personnel, le temps partagé, séquencé ou partiel me semble une bonne idée, à condition qu'il soit concerté car les intéressés perçoivent des salaires d'environ 900 euros par mois. Il s'agit souvent de femmes seules avec des enfants...et le temps saccadé, séquencé ne peut donc se concevoir qu'assorti d'un revenu décent. Cela fait partie des enjeux de la renégociation du temps de travail. Quant aux droits sur succession, l'aide sociale, précisément, est un droit mais elle emporte aussi des devoirs. C'est la double peine : le reste à charge est conséquent pour la famille, qui subit aussi le recours sur succession. Dans mon département, nous avons d'ailleurs essayé de mettre ce principe de réciprocité entre bénéficiaires et collectivité en oeuvre pour le RSA, ce qui a fait monter au créneau un certain nombre de personnes. Mais le principe vaut pour la dépendance mais également pour les autres aides sociales dispensées par les départements.
M. Dominique Watrin . - Les auditions des syndicats de personnel ont été utiles, et cette mission a été très bien menée. Nous avons beaucoup appris, au lendemain d'une mobilisation sans précédent des personnels des Ehpad. Hélas, ils ont reçu une fin de non-recevoir lorsque leurs représentants syndicaux ont demandé à être reçus par la ministre. Des réponses sont pourtant urgentes, et très attendues.
Les difficultés des établissements sont-elles liées ou non à la réforme ? Le principe d'une égalité de traitement des établissements est vertueux. Mais si le groupe CRC n'a pas voté la réforme (il a été le seul dans ce cas), c'est que cette nouvelle ambition est prévue... à enveloppe fermée ! Chaque fois que l'on habille Paul, plus exactement Korian, groupe d'Ehpad privés où le prix de journée est de 130 euros, on déshabille Pierre, en supprimant des postes dans les Ehpad publics où le prix de journée est de 80 euros. Il faut suspendre l'application de la réforme pour repenser ses modalités de mise en oeuvre.
Le plan de solidarité grand âge visait un taux d'encadrement équivalent à celui en vigueur pour le handicap : un encadrant pour un résident. Nous en sommes encore loin, et loin aussi des standards européens. Dans les hôpitaux, les Ehpad, les directeurs disent qu'ils sont obligés de faire des choix : la maltraitance n'est pas volontaire mais institutionnelle, lorsqu'il est impossible par exemple de donner une douche régulièrement à chaque patient. La situation est inacceptable. Il est également indispensable de monter en qualification : la toilette est faite par des personnes qui ne sont pas formées aux bons gestes envers les personnes très âgées.
Il y a consensus syndical sur la nécessité de monter le plus vite possible à 0,8 encadrant, et dans un délai raisonnable à 1. Il est par ailleurs du ressort de la solidarité nationale, et plus spécifiquement de la sécurité sociale, de financer la dépendance. Nous étudierons les 24 propositions, nous approuvons certaines d'entre elles, d'autres sont plus inquiétantes, je songe à la proposition n° 12 sur les conditions de travail ou la n° 9 sur la délégation de compétence et le recours au financement fiscal.
Mme Patricia Schillinger . - Le manque de personnel est criant, il faut soutenir et renforcer la formation, et embaucher des personnes plus mûres, non des très jeunes.
Mme Brigitte Micouleau . - Les établissements embauchent qui se présente ! Ils n'ont pas l'embarras du choix !
Mme Patricia Schillinger . - Il y a aussi l'âge d'admission en Ehpad qui est peut-être à revoir. Certains handicapés, qui ont moins de soixante ans, ne peuvent plus être pris en charge par leurs parents vieillissants et ne trouvent pas de place dans les maisons de retraite. Le sujet a-t-il été évoqué durant les auditions ?
M. Daniel Chasseing . - La loi ASV a apporté quelques crédits à l'aide à domicile, via la reconnaissance des aidants et les résidences-autonomie. Les personnes néanmoins veulent rester chez elles, et les hébergements temporaires, les accueils de jour, les résidences-autonomie ont donc une audience limitée. Les résidents qui arrivent dans les Ehpad sont déjà très dépendants. Un mot du médecin coordonnateur : il appelle le médecin traitant pour discuter du patient, les choses se passent bien le plus souvent ! Et s'il y a trop de prescriptions, il faut une éducation globale sur le sujet. Pourquoi ne pas décider de fixer une limite à cinq médicaments par jour et par patient ?
Une infirmière de nuit d'astreinte pour plusieurs établissements, cela n'a aucun intérêt, sauf celui de consommer des crédits. Une présence de 14 ou 16 heures par jour, en revanche, oui, cela a du sens, pour préparer le coucher comme le lever.
Un mot sur le PMP et le GMPS : la loi ASV n'a rien fait pour les Ehpad, mais elle a apporté une formule mathématique extraordinairement complexe. Il faut revenir sur ce point car les directeurs et leurs interlocuteurs dans les ARS passent un temps infini à ces calculs.
J'ai rencontré les syndicats, les directeurs d'établissement, dans mon département : le problème le plus crucial est le manque de bras. Mon Ehpad compte 86 lits, avec un GMP à 730, et seulement 0,56 encadrant par pensionnaire. Passer à 0,7 coûterait 1,2 milliard d'euros, c'est une grosse somme, mais il faut le faire. Le lever, la toilette, les repas, les changes : le personnel est lancé dans une course perpétuelle. Les aides-soignants souhaitent être mieux encadrés par les infirmiers. Il faut arrêter d'embaucher d'autres professionnels et se concentrer sur ces deux catégories. Le plan Bas de 2006 visait 1 pour 1. Parvenir à 0,7 serait déjà un progrès formidable.
M. Michel Forissier . - Je salue cet excellent travail de croisement et de transversalité des problématiques. Les Ehpad sont un monde à part dans le médico-social. Aujourd'hui, l'absentéisme est très important en raison du vieillissement du personnel, qui ne peut plus manipuler les personnes grabataires. Sur l'âge minimum des patients, 60 ans, je m'interroge moi aussi : où placer les personnes victimes d'AVC à 55 ans ? C'est l'état de dépendance, non l'âge, qui devrait primer.
Il y a manifestement un gros problème d'organisation des ressources humaines. Dans les établissements publics, celui qui décide du recrutement n'est pas, en dernier ressort, celui qui travaillera avec le nouveau venu. Or, si le président du conseil départemental et le directeur ne s'entendent pas, c'est très ennuyeux pour le fonctionnement de la structure.
Enfin, M. Watrin a parlé de maltraitance : mais c'est terminé, aujourd'hui on parle, dans l'agglomération lyonnaise, de bientraitance !
M. Gérard Dériot , président . - Vous êtes en avance...
M. Michel Forissier . - Oui, mais cela coûte cher et il faut rédiger des rapports à tout propos, si bien que les professionnels passent un temps infini à gratter du papier au lieu d'être sur le terrain. Si nous parvenions à un rapport de 1 à 2 entre les encadrants et les patients, je serais déjà content ! Heureusement qu'il y a les stagiaires, les contrats de professionnalisation, l'apprentissage. Ces postes attirent des jeunes non qualifiés, mais qui peuvent être formés ! Les obligations de gestion sont aujourd'hui inadéquates par rapport aux dotations accordées. À périmètre constant, sans priorité affichée dans le budget de l'État, on n'y arrivera pas...
Mme Brigitte Micouleau . - Je suis réservée sur le rôle que vous voulez donner au médecin coordonnateur : une personne peut accepter un hébergement en Ehpad à la condition de conserver son médecin généraliste.
Les grandes difficultés du personnel soignant se répercutent sur les résidents. Contrairement à ce que l'on observe à l'étranger, il n'existe pas en France de norme minimum d'encadrement. Il y a 55 professionnels pour 100 résidents, quand il en faudrait 80.
Mme Viviane Malet . - Nous avons testé dans ma commune une solution intermédiaire d'habitat, la résidence pour personnes âgées à caractère social. La sécurité sociale a versé une aide pour l'achat d'une plateforme de services. Maîtresse de maison, animatrices, accompagnatrices de contrats en alternance, en tout 35 personnes sont présentes nuit et jour. Il s'agit de retarder la dépendance, et c'est un modèle nouveau à La Réunion, de nombreuses municipalités sont venues visiter la résidence. Le bailleur a construit sur la ligne budgétaire unique (LBU), et les personnes paient un loyer - modique - grâce à l'allocation logement.
Mme Laurence Rossignol . - Merci au rapporteur Bonne. Il n'y a rien de plus complexe que le financement du médico-social, et je félicite ceux de nos collègues qui le comprennent ! Chaque réforme s'accompagne d'une nouvelle usine à gaz, et les résultats sont rarement ceux que l'on attendait. C'est une charge redoutable pour les ARS, les départements, les établissements : le temps passé à étudier et monter les financements croisés, c'est autant de moins consacré aux résidents. Pourquoi ne parvient-on pas à simplifier cela ? Le mystère reste entier pour moi... pour nos concitoyens, les Ehpad sont synonymes de nombre de places insuffisant, prix de journée trop élevé, maltraitance. La réalité est pourtant différente, les places existent... mais surtout dans le privé, où elles sont coûteuses. Il y a trois catégories d'établissements, publics, privés non lucratifs, privés lucratifs, et dans ces derniers le taux de rentabilité est très élevé, c'est un placement en or ! Forcément, pour y arriver, on comprime les coûts, à commencer par les frais de personnel. Absence d'investissements publics, établissements confiés au secteur privé : ce sont de mauvaises orientations.
Mme Laurence Cohen . - Pourquoi n'avez-vous pas débloqué de l'argent quand vous étiez secrétaire d'État aux personnes âgées ?
Mme Laurence Rossignol . - Parce qu'il n'y en avait pas ! Quant aux fonctions du médecin coordonnateur, j'ai buté sur le corporatisme, qui a bloqué toute nouvelle discussion. Certaines propositions du rapporteur conduisent à réduire les dépenses d'assurance maladie, mais ces sommes ne reviendront pas au secteur médico-social ! Bien entendu, les choses ne sont pas si simples, en raison des différences locales concernant la démographie médicale. Mais il faut effectivement ouvrir au médecin coordonnateur la possibilité de prescrire.
Enfin, sur la reprise sur succession, on ne saurait en attendre des fortunes. M. Daudigny signale ainsi que dans l'Aisne, 25 % des résidents perçoivent l'aide à l'hébergement ; bien peu d'entre eux ont un patrimoine que l'on peut récupérer...
Il n'y aura aucune solution sans financements massifs nouveaux, pas de financement des Ehpad sans créer le cinquième risque. Celui-ci suppose des cotisations nouvelles, si bien qu'aucun gouvernement n'a voulu s'y atteler.
Je ne crois pas qu'il y ait de maltraitance de la part du personnel, pourtant épuisé, à bout. En revanche, la maltraitance quotidienne, c'est ce que l'on donne à manger aux résidents. Comment s'étonner ensuite de la sous-nutrition, de la dénutrition ?
M. Alain Milon , président . - L'idée du cinquième risque a été abordée sous la mandature de M. Sarkozy. Mais quand j'ai proposé à la secrétaire d'État, Mme Delaunay, de retravailler sur la question, je n'ai pas été très bien accueilli.
M. Jean-Marie Morisset . - Chaque Ehpad a une histoire, et il n'est pas facile de gérer ce type d'établissements, lorsque l'on attend les accords de la tutelle et les fonds au milieu de l'année seulement...
L'hébergement représente la moitié du budget. Les départements ne parviennent plus à tout financer, les établissements ont donc pour instruction d'augmenter de 0,3 % le prix de journée, et les directeurs doivent établir leurs budgets sur cette base. Les statuts professionnels sont divers, des agents de la fonction publique hospitalière et de la fonction publique territoriale cohabitent dans une même équipe, sans cohérence des primes et rémunérations...
À l'époque des contrats de plan État-région, les charges d'investissement étaient couvertes à 80 %, elles ne pesaient pas sur le prix de journée. Il en va différemment aujourd'hui, faute de financements publics disponibles. Les maires ont tous voulu leur maison de retraite à 50 lits, sans soins, mais à présent il faudrait 70 places...
Le médecin coordonnateur devrait prioritairement s'attacher à établir un lien avec l'hôpital voisin. Il faut une bonne harmonie entre les deux. Mais bien sûr, si l'hôpital se situe à 50 kilomètres, cela pose problème.
M. Yves Daudigny . - Un rapport de la Caisse nationale de solidarité pour l'autonomie comme les travaux du Sénat ont plaidé pour le cinquième risque. Je m'y suis beaucoup engagé... Mais le débat de ce matin le montre, nous n'avons toujours pas de réponse face à l'allongement de la vie. Le cinquième risque était ambitieux : il s'agissait d'un droit universel à une aide en cas de perte d'autonomie, pour toute personne et quelle qu'en soit la cause. Mais cette idée a buté sur la crise de 2008 et aucun des gouvernements successifs n'a réussi à la développer.
Pour l'heure, on réduit le nombre de postes dans les établissements publics, on en crée dans les établissements privés. Pourrait-on avoir des explications sur ce point ?
Mme Nadine Grelet-Certenais . - Ces établissements de soins sont d'abord des établissements de vie. Il convient d'avoir une vision plus large des besoins des personnes. Le personnel d'animation et d'accompagnement peut modifier la vie quotidienne, comme une animatrice l'a fait dans un établissement que je connais : les habitants de la commune ont découvert ces résidents, qui sont enfin sortis dans les rues... Bien sûr, le personnel soignant était moins disponible pour les soins, mais la qualité de vie y a gagné. Il en va de même pour la prévention.
Mme Corinne Imbert . - Merci pour cet excellent rapport. Certes, la mission du médecin coordonnateur doit être revue, mais je suis quelque peu en désaccord avec la huitième proposition qui prévoit de « proscrire le cas de cumul de fonctions de médecin coordinateur et de médecin traitant d'un résident ». En zone rurale, il est parfois difficile de recruter un médecin coordonnateur dans un établissement. En outre, lorsqu'il est en activité, il peut avoir quelques patients dans l'établissement. Comment lui interdire de prescrire ?
M. Gérard Dériot . - Vous avez tout à fait raison !
Mme Corinne Imbert . - Merci d'avoir rappelé que les projets de loi de financement de la sécurité sociale ne consacraient aucun crédit au développement des solutions intermédiaires d'habitat. Je regrette qu'on oublie toujours l'accueil familial regroupé.
Mme Laurence Rossignol . - Ce n'est pas exact !
Mme Corinne Imbert . - L'accueil familial existe depuis longtemps mais il n'est pas encouragé. L'accueil familial regroupé est une solution intermédiaire entre le domicile et l'établissement. Il serait bon de l'évoquer dans ce rapport.
M. Bernard Bonne , rapporteur . - Ce sujet a intéressé tout le monde. La mission a duré moins d'un mois : les auditions ont donc été limitées. Nous nous étions fixé comme objectif de proposer des solutions à court et moyen terme, mais nous savions que cela ne règlerait en rien le problème de fond de la prise en charge des personnes âgées. La principale question tient au financement : nous devrons donc reparler du cinquième risque.
J'ai proposé quelques mesures et je suis d'accord avec la plupart des solutions que vous avez préconisées. En ce qui concerne les recours sur succession, les personnes âgées ont du mal à en accepter l'idée. Je propose de modifier le seuil de recouvrement sur succession en le faisant passer de 46 000 euros aujourd'hui à 300 000 euros.
Vous m'avez interrogé sur les établissements à but lucratif qui bénéficient de dotations et des modifications des tarifications. Pour ce qui concerne les soins, tous les établissements ont perçu un surplus de dotations. En revanche, les départements ont été obligés de calculer un point Gir à moyen constant. Ils ont donc pris l'ensemble des dépenses et ils les ont réparties au niveau des établissements, quel que soit leur statut, d'où l'augmentation des dotations versées aux structures privées à but lucratif.
Je propose de simplifier la double tarification, qui impose une entente obligatoire entre les présidents de département et l'ARS. Il me semblerait préférable de confier l'ensemble des dépenses de soin et de dépendance à l'ARS tandis que le contrôle du prix de l'hébergement et de l'aide sociale serait du ressort du département.
Pour les Ehpad, qui sont de plus en plus médicalisés et reçoivent des personnes de plus en plus dépendantes, il serait logique que les dotations soient globalisées.
J'ai été à une époque médecin salarié d'établissement. Ensuite, ce ne fut plus possible et à chaque fois que je me déplaçais, je remplissais une feuille de soins et mes soins de ville étaient facturés. Puis le médecin coordonnateur a été créé, mais sans droit de prescrire, alors qu'il connaît les patients, ce qui est vraiment paradoxal.
Aujourd'hui, les médecins traitant effectuent leurs consultations en Ehpad en fin de journée, quand ils en ont le temps. Le personnel attend leur venue, sans savoir à quelle heure elle interviendra. Ce n'est pas sain. Les médecins de famille ont quasiment disparu aujourd'hui : souvent ils sont regroupés et ils disposent de fichiers communs de patients. Il faut donc permettre au médecin coordonnateur de prescrire également. Les médecins traitants ne s'en offusqueront pas, loin de là. Je vois dans cette réforme une source d'économie considérable et beaucoup plus de sérénité pour le personnel.
Le métier d'aide-soignant mérite d'être mieux reconnu et revalorisé. Mais c'est aujourd'hui impossible à moyen constant, sauf à le prévoir dans le temps.
Il faut éviter autant se faire que peut l'hospitalisation des personnes âgées. Mieux vaut faire intervenir des personnels d'astreinte dans les établissements que de déplacer les personnes.
Encourageons l'habitat partagé et les résidences-autonomie, d'autant qu'aucune autorisation des ARS n'est nécessaire.
Lorsque j'étais responsable des affaires sociales de mon département, il avait été question de supprimer les résidences-autonomie...
Mme Laurence Rossignol . - Les foyers logement aussi !
M. Bernard Bonne , rapporteur . - Tout à fait. Aujourd'hui, tel n'est heureusement plus le cas : on cherche à éviter la médicalisation, même si les crédits fléchés des ARS n'y incitent pas.
L'infirmière de nuit n'est certes pas la solution idéale et n'évitera pas le recours au médecin. Mais elle permettra de tranquilliser les personnels non compétents pendant la nuit. Je rappelle que tous les services d'urgence reposent sur les Samu entre minuit et huit heures du matin. Cela coûterait une fortune de faire appel aux Samu dans les Ehpad.
Il faut ouvrir aux médecins qui n'ont plus envie d'exercer en libéral le rôle de médecin coordonnateur... mais avec une limite d'âge.
L'accueil dans les Ehpad de personnes handicapées dès l'âge de 50 ou 55 ans ferait faire des économies, car le département règle les journées de ces personnes.
M. Alain Milon , président . - Vous avez obtenu les réponses à toutes vos questions. Je vais mettre aux voix la publication de ce rapport.
Mme Laurence Rossignol . - Nous n'approuvons pas forcément l'intégralité du rapport mais nous souhaitons qu'il soit publié.
La publication du rapport d'information est autorisée.
M. Alain Milon , président . - À l'avenir, il nous faudra travailler sur le financement de la dépendance.
II. AUDITION DE LA CAISSE NATIONALE DE SOLIDARITÉ POUR L'AUTONOMIE (CNSA)
Réunie le mardi 6 février 2018 sous la présidence de M. Alain Milon, président, la commission procède à l'audition de Mme Marie-Anne Montchamp, présidente de la Caisse nationale de solidarité pour l'autonomie, Mme Anne Burstin, directrice générale, et M. Simon Kieffer, directeur des établissements et services médico sociaux, sur la situation dans les Ehpad.
M. Alain Milon , président . - Madame la ministre, nous avons le plaisir de vous recevoir en votre qualité de présidente d'une institution, la Caisse nationale de solidarité pour l'autonomie (CNSA) dont vous avez accompagné la création, en 2004, comme secrétaire d'État chargée des personnes handicapées.
Vous êtes accompagnée de Mme Anne Burstin, qui a pris ses fonctions de directrice générale voilà quelques mois, et de M. Simon Kieffer, qui dirige le département des établissements et services médico-sociaux.
L'importante mobilisation des personnels des Ehpad la semaine dernière a convaincu la commission des affaires sociales de se pencher sur la situation au sein de ces établissements pour formuler dans un temps restreint des propositions que nous voulons les plus opérationnelles possible.
Il nous sera particulièrement précieux, Mesdames, Monsieur, que vous nous éclairiez sur la part de cette mobilisation imputable à la réforme tarifaire du secteur, dont les médias se font grandement l'écho alors qu'elle n'est encore que très partiellement appliquée, et celle liée à d'autres facteurs plus immédiats, touchant en particulier à la gestion des ressources humaines au sein des établissements.
Au-delà de la situation des Ehpad, sur laquelle Bernard Bonne, notre rapporteur médico-social, travaillera dans les prochaines semaines, nous souhaitons vous entendre sur les réformes à venir dans le champ médico-social et sur l'évolution des modes d'intervention de la CNSA, à propos de laquelle vous avez fait certaines annonces. En 2004, Madame la présidente, vous aviez qualifié la CNSA d'organisme « innovant » : quelles sont vos propositions pour 2018 ?
M. Bernard Bonne , rapporteur médico-social . - Je remercie Monsieur le président de la commission des affaires sociales d'avoir permis l'organisation de cette mission courte et Mme Montchamp d'avoir répondu aussi rapidement à notre invitation.
Les problèmes au sein des Ehpad se sont récemment cristallisés sous la forme d'une mobilisation des personnels, dont nous pensons que la réforme de la tarification a été le facteur déclencheur, mais pas l'unique cause.
Notre objectif est de formuler le plus rapidement possible des réponses concrètes à ces problèmes, à court et à moyen terme - nous savons très bien que nous n'arriverons pas à trouver des solutions permettant de tout résoudre à long terme -, étant entendu qu'il sera très difficile de trouver de nouvelles sources de financement ; il me faut souligner que le complément de financement apporté par la CNSA via ses fonds propres au secteur médico-social ne sera pas durable.
Mme Marie-Anne Montchamp, présidente de la Caisse nationale de solidarité pour l'autonomie . - Je vous remercie, Monsieur le président, Monsieur le rapporteur, pour votre accueil et vos propos introductifs. Vous vous êtes donné pour objectif d'identifier des solutions de court terme - il s'agit d'une mission courte -, mais vous n'en oubliez pas de réfléchir de façon plus prospective sur les enjeux de moyen terme.
Si l'on examine la situation en partant de l'objectif final pour interroger l'existant, on est conduit à s'interroger sur notre modèle et à reconnaître qu'il est important de veiller à sa transformation.
Le vieillissement de la population française est une donnée bien connue, mais on a trop eu tendance à l'envisager de façon linéaire, en anticipant les besoins de demain par extrapolation des besoins d'aujourd'hui. Or on ne vieillit pas au début du XXI e siècle comme l'on vieillissait dans l'après-guerre ou même pendant les Trente Glorieuses : le vieillissement est aujourd'hui plus long et s'accompagne de pathologies chroniques, notamment neurodégénératives, qui en affectent cruellement les conditions. Les établissements accueillent ainsi - pour une durée moyenne inférieure à deux ans - des personnes de plus en plus âgées et en situation de perte d'autonomie de plus en plus forte, souvent affaiblies et désorientées.
La mobilisation qui s'est récemment fait jour, relativement suivie, a d'autant plus marqué les esprits qu'elle a été accompagnée de reportages durs témoignant de la réalité au sein des Ehpad, notamment des conditions de travail difficiles des personnels accompagnants. Pourtant, dans le cadre des divers plans qui se sont succédé, la Nation a consenti un effort important en faveur des établissements sociaux et médico-sociaux, en particulier par une augmentation sensible du nombre de places offertes en Ehpad.
La situation est ainsi paradoxale : d'un côté, l'effort s'accroît - il avoisine pour la partie financée par l'assurance maladie, les 10 milliards d'euros en 2017, contre 6 milliards en 2006 - et les plans successifs affinent les réponses apportées à nos concitoyens en perte d'autonomie, en particulier à ceux atteints de la maladie d'Alzheimer ; de l'autre, l'inquiétude grandit chez nos compatriotes, qui comprennent de moins en moins bien notre modèle et ne le souhaitent pas véritablement pour eux-mêmes, tout en en ayant besoin pour faire face à la dépendance de leurs proches.
Les collectivités territoriales aussi s'inquiètent : comment pourront-elles continuer d'assumer leur part du financement de la prise en charge de la dépendance ?
Au milieu de cette situation, les personnels sont dans une situation de grande fragilité, mise en évidence par les récents mouvements sociaux à grand renfort de témoignages sur des situations qui confinent tout de même à de la maltraitance involontaire.
La première question que vous nous avez adressée, Monsieur le rapporteur, porte sur la manière dont les efforts consentis par la puissance publique peuvent soulager les besoins des Ehpad, notamment en matière de personnel.
Compte tenu de son organisation et de l'expertise de ses personnels, la CNSA est en mesure de produire une information qu'on ne trouve pas ailleurs. J'ai ainsi sous les yeux une étude, que nous tenons à votre entière disposition, sur la situation des Ehpad en 2017. Issue de l'agrégation de données transmises par les établissements via les agences régionales de santé, cette analyse contient plusieurs éléments qui éclaireront votre réflexion - même si elle n'épuise pas toutes les questions que vous vous posez.
Les ressources allouées aux établissements financent à 89 % des dépenses de personnel. Nous ne sommes pas en mesure de vous renseigner sur le fléchage précis des ressources établissement par établissement et ses conséquences en matière d'amélioration du taux d'encadrement, mais il ressort de notre étude que ce taux s'est globalement amélioré : s'il n'atteint pas l'objectif, fixé par le Plan solidarité grand âge (PSGA), de 65 équivalents temps plein (ETP) pour 100 personnes accueillies, le taux d'encadrement médian oscille entre 61 et 63 équivalents temps plein pour 100 résidents, en fonction du nombre de places réellement occupées.
Nous avons bien entendu les différents mots d'ordre : l'association des directeurs d'établissements prône un taux de 8 pour 10, certains représentants des personnels plaident même pour le « 1 pour 1 ». Je ne puis que rappeler les limites de nos capacités de financement, mais le fait est que la tendance est à l'amélioration de l'encadrement et qu'il n'y a pas eu de décrochage, ou seulement ponctuel.
Reste que ces données générales masquent évidemment la diversité des situations locales et des besoins de nos concitoyens. Il est souhaitable que nous disposions à l'avenir de données plus précises sur la transformation de l'argent public en emplois dans les différents établissements.
Les financements ont été globalement renforcés, afin notamment de médicaliser les établissements. Monsieur le rapporteur nous a néanmoins demandé si des effets de fongibilité un peu commodes entre les sections du budget des Ehpad ne permettaient pas d'obtenir des résultats d'affichage.
Notre enquête montre que certains déterminants sont d'un grand poids : la taille de l'établissement, son statut, la présence ou non d'une pharmacie à usage intérieur (PUI), son adossement éventuel à un établissement de santé. La diversité de ces réalités doit être examinée dans le détail.
Aujourd'hui, les financements les plus élevés, jusqu'à 16 000 euros annuels par place, vont aux établissements de plus de 200 places. Les établissements moyens, ceux qui offrent entre 60 et 99 places, reçoivent les financements les plus faibles, parfois seulement de l'ordre de 12 300 euros. Les plus petits établissements sont dans une situation intermédiaire.
Les ressources allouées par les agences régionales de santé aux Ehpad pour renforcer leur médicalisation ont été importantes : en 2016, 136,6 millions d'euros. La même année, les crédits non reconductibles versés par ces agences se sont élevés à 162 millions d'euros, majorit0airement au bénéfice d'Ehpad publics. Ces sommes ont servi un peu plus à des investissements qu'à la prise en charge de frais de personnel.
Dans l'analyse des dépenses de personnel - un sujet qui vous préoccupe particulièrement, Monsieur le rapporteur, à juste titre -, il n'est pas possible de faire l'économie d'un examen des salaires moyens des différents métiers en fonction du statut des Ehpad. Ce travail permet de mettre en évidence des points d'attention qui doivent être considérés.
Ainsi, s'agissant du personnel infirmier, le salaire annuel brut médian s'établit à 56 600 euros dans le secteur privé commercial, à 55 600 euros dans le secteur privé à but non lucratif et à 52 000 euros dans le secteur public. Il est intéressant d'examiner les conventions collectives pour affiner ce travail sur la structure des dépenses de personnel.
Mesdames, Messieurs les sénateurs, ce qui m'apparaît surtout, c'est que nous doutons de notre modèle, alors même que la mise en oeuvre des réponses à domicile n'est pas si simple ; nous constatons ainsi des sous-consommations de l'allocation personnalisée à l'autonomie 2 (APA 2). Nous sommes donc à la croisée des chemins.
Le modèle Ehpad ne saurait constituer l'alpha et l'oméga d'une politique du vieillissement. La société doit veiller à ce que le nombre de personnes relevant de structures médicalisées pour la fin de leur vie ne soit pas corrélé au vieillissement de la population. Il faut pour cela construire des ralentisseurs, ce qui suppose de prévenir et d'anticiper, comme le prévoit la stratégie nationale de santé.
Ainsi, il faut inciter nos concitoyens, dès la fin de leur vie active, à faire les bons choix de lieu de vie et de logement et à prévenir la perte d'autonomie dès ses premiers signes.
Alors même que nous devons consentir cet effort, il nous faut produire une réponse de qualité très médicalisée pour la fin de vie des victimes de pathologies neurodégénératives et soutenir la transition du maintien à domicile. Or le modèle de l'aide à domicile, en particulier, peine à être solvable. Il n'est pas soutenable, en particulier dans les territoires ruraux, alors même qu'il est l'une des parades contre la perte d'autonomie progressive sur les groupes iso-ressources (GIR) 3 et GIR 4, que l'on ne cible pas car on se concentre sur les GIR 5 et GIR 6.
La réussite de la transition, nécessaire, se fera en maintenant le modèle existant et en faisant décoller le modèle d'après. Il y va de l'équilibre des finances publiques.
Mme Anne Burstin, directrice de la Caisse nationale de solidarité pour l'autonomie (CNSA) . - Les tensions actuelles ne doivent pas mener à sous-estimer les efforts accomplis depuis dix ans : l'objectif global de dépenses pour les personnes âgées a progressé de 52 % entre 2008 et 2017 ; plus de 90 000 places ont été créées en Ehpad ; la dotation moyenne par place en section de soins dans les Ehpad a crû de plus de 1 000 euros, ces quatre dernières années ; les effectifs sont passés d'environ 50 équivalents temps plein (ETP) pour 100 places il y a une dizaine d'années à 61 - en réalité, 63 ETP pour 100 places réellement occupées. La cible du Plan solidarité grand âge n'a pas encore été atteinte, mais nous n'en sommes pas loin.
La réforme tarifaire a suscité beaucoup de débats. Elle vise une meilleure prise en compte de la réalité des populations prises en charge, de leur niveau de soin et de dépendance. L'ensemble des partenaires ont soutenu sa logique.
Cette réforme fait évoluer les modes de fonctionnement budgétaire des établissements en les responsabilisant, dans un cadre plus exigeant. Elle est accompagnée par la révision des ordonnances Pathos, qui datent et ne rendent plus compte correctement de la réalité des besoins des personnes âgées. Celle-ci entrera en vigueur en 2019-2020 et améliorera encore la performance de la réforme, en décrivant mieux les situations et en incluant davantage de prévention, ce qui favorise une meilleure prise en charge.
La CNSA accompagne la réforme. Dans le champ sanitaire, il y a d'abord eu le Programme de médicalisation des systèmes d'information (PMSI) puis la tarification à l'activité (T2A). Le suivi de la qualité des prestations n'a été mis en place que plusieurs années après et la transparence est apparue plus tard encore. Là, la réforme est tarifaire mais aussi qualitative. Quant à la transparence, la CNSA s'investit beaucoup pour l'améliorer. Dans le cadre de la loi relative à l'adaptation de la société au vieillissement, un portail a été mis en place pour faciliter un choix tarifaire éclairé. Nous pourrions y ajouter plus tard des éléments qualitatifs.
Nous travaillons à l'élaboration d'un référentiel pour un Ehpad hors les murs mais aussi sur l'habitat inclusif ou intermédiaire, qui constituent une solution alternative à l'Ehpad.
La loi relative à l'adaptation de la société au vieillissement a renforcé les services à domicile. Le rééquilibrage n'est pas totalement atteint. Nous devons réfléchir au renforcement de leurs moyens.
La CNSA est très investie dans la prévention de la perte d'autonomie. Nous animons des conférences des financeurs et réfléchissons à rendre les actions de prévention plus efficaces.
M. Simon Kieffer, directeur des établissements et services médico-sociaux de la Caisse nationale de solidarité pour l'autonomie (CNSA) . - La réforme tarifaire a pour but d'améliorer l'équité, car elle lie les dotations des établissements à la charge en soins et en dépendance des personnes effectivement prises en charge, la lisibilité, grâce à l'équation tarifaire automatique, et renforce les moyens des établissements, à hauteur de 400 millions d'euros. Cette réforme modifie aussi les modalités de gestion des établissements pour une plus grande souplesse offerte aux gestionnaires d'établissement, qui sont plus libres de disposer des moyens financiers qui leur sont donnés. Par exemple, grâce à la non-reprise des excédents, ils peuvent investir dans des projets. Cette réforme participe d'une volonté de modernisation.
M. Bernard Bonne , rapporteur . - Mesdames, vous dites que la réforme tarifaire met en difficulté 3 % des établissements. D'après certaines fédérations, la proportion est de 25 %. Pourquoi, par exemple, un CHU qui gère plusieurs établissements n'est-il compté qu'une fois ? Le numéro Finess juridique présente-t-il un biais ?
Le calcul du point GIR par département a montré des différences considérables, du simple au double. Comment le facteur dépendance peut-il être à ce point différent d'un département à l'autre ? Je comprends les écarts en matière de tarifs d'hébergement, qui sont très différents entre la Creuse, la Lozère, la Loire et Paris. En matière de médicalisation, en revanche, je constate une harmonisation de ce que l'on doit apporter aux personnes. Pourquoi la dépendance en serait-elle exemptée ?
De quel domicile parle-t-on, lorsque l'on évoque l'aide à domicile ? Celui dans lequel la personne a vécu toute sa vie ou un nouveau logement adapté ? Pendant longtemps, on a refusé la création d'établissements non médicalisés. Il est indispensable d'y revenir et de réserver aux Ehpad les cas les plus graves.
Personne ne veut finir ses jours en Ehpad mais le tout-domicile n'est pas non plus possible. Il faut réfléchir dès maintenant aux solutions à moyen terme.
Mme Marie-Anne Montchamp . - Le domicile est le lieu de vie et d'exercice des droits civiques.
Le virage ambulatoire pose des questions. Je connais des équipes d'hospitalisation à domicile qui ne se rendront pas au 5 e étage sans ascenseur, surtout s'il y a des coupures d'électricité.
Dans le domaine médico-social et sanitaire, nous souffrons d'un manque d'interministérialité. Une partie des solutions ressort de la politique du logement et non de la santé. Vous avez bien raison, Monsieur le rapporteur, de pointer ces formules non médicalisées qui aident à prévenir le risque d'isolement, à maintenir une activité sociale et à ralentir les phénomènes de vieillissement, y compris dans le cas de maladies neurodégénératives.
Il faut adosser à l'aide à domicile les conditions de sa soutenabilité. Le modèle économique n'est pas viable si les tâches durent une heure à un endroit et une heure vingt kilomètres plus loin. L'anticipation est nécessaire - il ne s'agit pas simplement d'allouer une ligne budgétaire dans une loi de financement de la sécurité sociale. S'il existe un effet de sous-consommation de l'aide à domicile, c'est parce que les politiques ne s'enclenchent pas, faute de véritable vision.
Le Conseil de la CNSA s'est saisi du problème des établissements en difficulté financière. Il faut porter un regard très critique sur la ponction régulière de nos fonds propres. Il faut faciliter le déploiement des concours aux collectivités territoriales pour éviter les effets de stockage.
Mme Anne Burstin . - Le choix de la réforme, en matière de point GIR, était de ne pas appliquer une valeur nationale mais de se baser sur une moyenne départementale. Mécaniquement, la réforme allait avoir un impact sur une grande partie des établissements.
J'appelle votre attention sur une nouveauté d'importance : la publication obligatoire du point GIR. Cette transparence favorise le début d'un commencement de possibilité d'action.
M. Simon Kieffer . - Nos simulations s'appuient sur l'identifiant établissement du Fichier national des établissements sanitaires et sociaux (Finess), soit l'échelon qui dispose d'un budget, et non sur le Finess juridique. Cet identifiant correspond peu ou prou au numéro du Système informatique pour le répertoire des entreprises sur le territoire (Siret). Il est vrai qu'un établissement qui serait déployé sur quatre sites ne serait pris en compte qu'une fois.
Mme Anne Burstin . - Qu'en est-il d'un CHU dont dépendaient plusieurs Ehpad ?
M. Simon Kieffer . - Tout dépend du niveau de regroupement effectué par le gestionnaire. Il existe effectivement une variabilité.
Sur 6 900 Ehpad, 5 600 nous font remonter des comptes administratifs. Nos calculs s'appuient sur 4 600 d'entre eux.
M. Bernard Bonne , rapporteur . - Pourrez-vous nous donner les résultats de vos études ?
M. Simon Kieffer . - Nous vous les enverrons.
Certaines simulations sont effectuées sur quelques centaines d'établissements, soit des échantillons bien plus faibles que le nôtre, qui est de quelques milliers.
M. Dominique Watrin . - Cette audition est passionnante. Mesdames et Monsieur, je ne suis pas d'accord avec votre analyse très politique. J'attendais un éclairage d'expert. Monsieur le président de la commission, il serait bon d'organiser un débat des sénateurs sur ce sujet.
M. Alain Milon , président . - Nous le pourrions à la fin de nos auditions.
M. Dominique Watrin . - Mesdames, vous soulignez les efforts accomplis depuis dix ans. J'ajouterai des bémols. Bien sûr, des places ont été créées dans certains départements, mais pas dans tous. Alors que l'on nous dit que le besoin est de 500 000 places, seules 7 500 seront créées en 2018. Pour soulager les aidants, à propos desquels le Sénat a débattu dernièrement, il faut créer des places d'accueil de jour et d'accueil temporaire.
Vous soulignez la création de 50 000 à 60 000 postes. J'aurais aimé entendre une donnée : le taux de dépendance des résidents, qui a considérablement augmenté. De ce point de vue, on ne note aucune amélioration.
Avec ma collègue Laurence Cohen, nous faisons le tour de France des Ehpad. Même dans les établissements les plus favorisés, rattachés à un hôpital, les employés disent devoir faire des choix en matière de bientraitance. Soit ils respectent le sommeil et servent le petit-déjeuner au réveil de la personne, soit ils l'aident à se déplacer jusqu'aux toilettes, mais ils ne peuvent pas assurer les deux.
En somme, la bientraitance ou la maltraitance est d'abord liée au taux d'encadrement. Il nous faut retrouver l'esprit de la loi ASV, c'est-à-dire, pour les résidents les plus dépendants, un rapport d'un personnel pour un résident. Dans certains pays, c'est 1,2 - ou en tous cas beaucoup plus que notre moyenne de 0,6.
Il faut élever les qualifications, ce qui implique une reconnaissance salariale. Quoi qu'on pense du conflit qui a eu lieu, et qui n'est pas terminé, il y a un problème de souffrance au travail dans les Ehpad. Personne ne le conteste. Lorsque le personnel sent que sa mission est remise en cause et se transforme en actes stéréotypés effectués à la chaîne, sans plus avoir le temps ni le sens d'une relation humaine, les parlementaires que nous sommes sont inquiets. J'ajoute que le taux d'accidents du travail en Ehpad est supérieur à celui constaté dans le secteur du bâtiment et des travaux publics - comme pour l'aide à domicile.
Anticiper dès la fin de la vie active ? Non, car nous savons bien que la santé en fin de vie dépend largement des conditions de travail qu'on a eues tout au long de sa carrière professionnelle : il suffit d'observer l'écart entre l'espérance de vie d'un ouvrier et celle des professions libérales. C'est donc bien avant qu'il faut anticiper. Vous annoncez des efforts de prévention. En réalité, la Cnav réduit les moyens qui y sont consacrés, par exemple dans l'accompagnement des GIR 5 et des GIR 6, où les chutes sont responsables de 40 % des entrées en dépendance. Cet accompagnement, autrefois possible dès 65 ans, ne l'est plus qu'à partir de 75 ans, sauf circonstances exceptionnelles.
La transition à domicile est un sujet qui m'est cher. Vous voulez réserver les Ehpad aux personnes les plus dépendantes et généraliser le maintien à domicile, mais encore faut-il s'en donner les moyens ! La CNSA a récemment indiqué qu'il fallait rémunérer les services d'aide à domicile à 24 euros de l'heure ; la moyenne actuelle est de 21 euros. Autant parler d'une forme de maltraitance des personnes à domicile - est-ce cela que vous voulez généraliser ?
Contrairement au rapporteur, je pense qu'une réflexion de long terme est nécessaire pour déterminer le financement adéquat. La direction de la recherche, des études, de l'évaluation et des statistiques (Drees) nous indique que le nombre de plus 85 ans sera multiplié par 3, ce qui coûtera 20 milliards d'euros : à conditions constantes, nous devrons consacrer non plus 1,1 % mais 2 % de notre PIB à ce problème. Le Parlement doit réfléchir à la question. À mon avis, il faudra chercher le financement là où sont créées les richesses, c'est-à-dire dans l'entreprise, et gérer ces questions dans le cadre de solidarité constitué par la Sécurité sociale.
M. Jean-Marie Vanlerenberghe . - Pourriez-vous nous donner quelques chiffres sur la dispersion ? Vous nous avez donné des chiffres médians sur le taux d'encadrement, la rémunération, le financement, mais l'important est ce qu'on fait avec ceux qui sont en difficulté, qui constituent les premiers et seconds déciles. C'est dans ces établissements que souffre le personnel.
M. Alain Milon , président . - C'est tout l'objet de cette audition.
M. Jean-Marie Vanlerenberghe . - Avec Monsieur Watrin, nous avons remis il y a quelques années un rapport sur l'aide à domicile, dans lequel nous alertions les pouvoirs publics sur la situation d'urgence de l'aide à domicile. Les personnes âgées souhaitent passer leurs vieux jours à domicile. Mais les tarifs ne sont pas à la hauteur des ambitions affichées. Si la loi ASV a apporté des aménagements, la dotation qu'elle prévoit est insuffisante. Les associations pour l'aide à domicile tirent le signal d'alarme. Faute de moyens, on ne peut pas accroître la qualification. Vous souhaitez une solution d'avenir : il faut en prendre la mesure.
Peut-être, aussi, faut-il trouver des solutions moyennes, intermédiaires, qui ne soient pas aussi médicalisées qu'un Ehpad, comme le sont, dans le secteur de l'enfance des maisons d'assistantes maternelles. De tels établissements, plus souples, autorisent une approche d'assistance plus que de médicalisation - ce qu'attendent les personnes âgées.
M. Daniel Chasseing . - La loi ASV a amélioré le maintien à domicile, la prévention, l'habitat intermédiaire et l'aménagement de logements. Pour autant, le maintien à domicile a rapidement des limites, notamment en cas de maladie d'Alzheimer ou de maladies neurodégénératives ou assimilées. Vous dites que les GIR 3 et 4 ne doivent pas entrer en Ehpad. Dans mon département, ces personnes n'y entrent pas : du coup, lorsqu'elles y arrivent, elles sont vraiment très dépendantes. Un taux de 61 % constitue certes un progrès, mais la dépendance s'est accentuée. Et dans ces 61 %, il y a une psychologue, le secrétariat, de l'animation, alors que la base du traitement Ehpad reste le change, les toilettes, la prévention des esquarres, l'aide au repas, le coucher, le lever... Dans les Ehpad que je connais, ces actes sont effectués de plus en plus à la course. Il faudrait donc intégrer au forfait-soin les aides-soignantes. Après tout, la Sécurité sociale paie les services de soins infirmiers à domicile (SSIAD), qui accomplissent les mêmes tâches, alors que les aides-soignantes en Ehpad sont financées, à 30 %, par le Conseil départemental - qui n'y arrive plus.
Quant à Pathos, je comprends que le médecin généraliste n'y intervient pas, à l'inverse du médecin coordinateur, des soins infirmiers, de la rééducation, de la biologie, de l'imagerie... Les aides-soignantes doivent y entrer, comme l'hébergement temporaire et l'ambulatoire.
M. Michel Amiel . - Les patients entrent de plus en plus tard et restent en moyenne deux ans, touchés souvent par des poly-pathologies complexes. Le comportement des familles a changé aussi : jadis, elles gardaient la personne âgée avec elles, ce qu'elles ne font plus. Tout le monde est d'accord pour dire qu'il faut prolonger le plus longtemps possible le maintien à domicile ; mais nous sommes à l'os ! La pratique des professionnels de santé a changé aussi. Médecin, j'ai exercé en Ehpad, et j'ai été vice-président de conseil départemental pour les affaires sociales. Je connais donc bien ces questions, et votre discours me semble très technocratique et éloigné de ce que vivent les patients, le personnel soignant et les familles.
Il a été question dans le PLFSS des nouvelles tarifications. Ne serait-il pas opportun de réfléchir à des tarifications de parcours de santé du troisième ou quatrième âge, qui prendraient en charge l'ensemble des frais de personnel médical et paramédical ? Puis, il faut des structures plus souples et plus petites, ce que la complexité des normes interdit. J'ai connu des mouroirs il y a quarante ans, mais c'est une époque révolue. Enfin, ne serait-il pas judicieux de créer une cinquième branche ?
M. Alain Milon , président . - Un cinquième risque...
M. Jean Sol . - Pour avoir géré ce type de structure, j'insiste sur la problématique des inégalités territoriales et sur la transparence. L'absentéisme est important dans les Ehpad. Si des efforts de recrutement ont été faits, il faut surtout accroître le niveau de qualification. L'intensité de l'activité étant variable, il faut y adapter le niveau de qualification du personnel. Hélas, les conditions de travail sont souvent inadaptées, tout comme la formation.
Il y a un grand vide entre le départ du domicile et l'arrivée dans un établissement de prise en charge, que les familles ne savent pas toujours anticiper.
Mme Corinne Imbert . - Avons-nous encore les moyens de nos idéaux ? L'encadrement et la formation coûtent cher... Vous avez dit que les moyens des SSIAD devraient être renforcés à moyen terme. C'est maintenant qu'il faut le faire ! Un rapport de 2015 rappelait l'urgence qu'il y avait à le faire. Les départements font ce qu'ils peuvent, mais si le fait de payer plus chaque heure conduit à en réduire le nombre global, la situation ne s'améliore guère. Vous avez raison d'insister sur l'anticipation, mais il n'est pas toujours facile de quitter son logement quand on arrive à la retraite.
La sous-consommation de l'APA 2, nous la constatons dans les départements. Pour certaines structures, il y a un effet d'aubaine. On observe surtout une remontée importante des crédits à la CNSA. Cette APA 2 correspond-elle bien aux besoins ? Ces financements ne seraient-ils pas plus utiles si on les affectait à l'amélioration des logements qu'occupent les personnes commençant à devenir dépendante ? Travaillez-vous avec l'Agence nationale pour l'amélioration de l'habitat (Anah) ? Celle-ci développe des actions de ce type : financement du remplacement de la baignoire par une douche à l'italienne, par exemple. Certes, il s'agit d'actions individuelles et non plus collectives, mais il s'agit tout de même d'une politique générale de prévention de la dépendance par du conseil et par des aides techniques : en posant des barres d'appui, par exemple. Cela soulage aussi les aidants. Sans parler de la domotique... Quid, d'ailleurs, de la domotique dans les Ehpad ?
M. René-Paul Savary . - Elle soulagerait le personnel...
Mme Annie Delmont-Koropoulis . - Je vois les difficultés lorsqu'il s'agit de négocier les contrats pluriannuels d'objectifs et de moyens (CPOM) des établissements médico-sociaux. Dans les Ehpad, l'âge moyen d'entrée est de 85 ans et la durée de séjour moyenne, de deux ans et demi, alors que les CPOM sont prévus sur cinq ans. C'est illogique. De plus, si le gestionnaire ne signe pas le CPOM, le directeur de l'ARS peut minorer le forfait de soins. Cela manque de souplesse... La modification de tarification change-t-elle significativement le reste à charge pour les résidents ou de leur famille ? Celui-ci est parfois exorbitant.
Mme Victoire Jasmin . - Quand les personnels sont heureux dans leur travail, les résidents se portent mieux. Or les exigences de formation, les référentiels de qualité, le jugement des représentants des usagers accroissent la pression sur le personnel. Nous devons aussi réfléchir à l'aménagement du territoire. Les personnes n'ayant pas de pathologie doivent rester à domicile. Pour cela, il faut rapprocher les services des personnes, et sortir celles-ci de l'isolement autant que possible : activités associatives, sociales, récréatives, multiplication des modes de déplacement... Changer de logement n'est pas toujours facile vu le niveau des retraites. Il faut en tous cas mettre l'accent sur la prévention. L'Ehpad n'est qu'une possibilité. D'ailleurs, les aidants partent parfois avant les personnes qu'ils accompagnent. Bref, il faut anticiper, et favoriser l'entraide intergénérationnelle, fût-ce envers des descendants de substitution.
Mme Marie-Anne Montchamp . - Je comprends votre position, Monsieur Watrin mais, dans cette audition, la CNSA ne fait que porter à votre connaissance des éléments factuels, sans prendre la moindre position politique. Nous n'avons pas assez insisté sur les phénomènes de dispersion : nous vous avons présenté des données médianes, pour brosser un paysage. Mais nous vous donnerons plus de chiffres sur la dispersion.
Vous avez bien fait de rappeler les difficultés du maintien à domicile des personnes atteintes de la maladie d'Alzheimer, qui souffrent de désorientation, de troubles du comportement, au point, parfois, de déstabiliser totalement une structure familiale. Mon propos n'était pas d'appeler à un « grand soir médico-social » ouvrant sur un monde d'après qui ne serait fait que de gens vivant chez eux. Et il est utile de rappeler qu'il peut y avoir des maltraitances au domicile qui n'ont rien à envier aux maltraitances institutionnelles.
Le modèle qu'il nous faut dessiner ensemble est fait d'un continuum de solutions qui s'adaptent aux réalités territoriales et à la diversité des situations et des préférences pour proposer la meilleure réponse là où vivent nos concitoyens, tout en faisant de ces réponses des ralentisseurs. À mon avis, ce serait une erreur d'envoyer notre pays dans le mur de financements supplémentaires à modèle constant. En effet, le modèle en question prend l'eau, et ne correspond pas au projet de société de demain. Puis, nous devons traquer dans le modèle actuel les inadéquations qui obèrent nos modalités de financement.
L'effet de glissement qu'induisent les hospitalisations trop longues a été chiffré par le Haut Conseil pour l'avenir de l'assurance maladie (HCAAM). Quand nous traquons ainsi les inadéquations, nous nous donnons des réserves de financement, qu'il nous faut absolument mobiliser. Dans la situation critique que nous connaissons, il est important d'observer que l'effort financier de la Nation n'a pas faibli, et se traduit par la création de places.
La CSNA est un établissement public qui a la particularité de réunir en son Conseil l'ensemble des parties prenantes. Vous avez souligné à juste titre que, sur la question du grand âge, on entend davantage les représentants des professionnels que les personnes elles-mêmes. Je n'aime pas l'image d'un « Parlement de l'autonomie », mais nous sommes en quelque sorte la conférence des parties prenantes. Les données sont communiquées, et les orientations se construisent dans cette enceinte. Il est particulièrement important que la représentation nationale poursuive son action au sein du Conseil de la Caisse. Le nouveau modèle que nous élaborons suppose un niveau d'interministérialité beaucoup plus fort, des transversalités et des fongibilités renforcées, et une meilleure maîtrise des données, car nous n'appréhendons pas les situations de manière assez globale.
Mme Anne Burstin . - La formation, les qualifications sont pour nous très importantes, tant du côté des établissements que du côté des services d'aide à domicile, et la CNSA finance de plusieurs dizaines de millions les Organismes paritaires collecteurs agréés (OPCA). Nous négocions avec ces OPCA un meilleur ciblage des formations sur la prise en charge des besoins des populations à domicile.
Certes, le financement de l'aide à domicile est insuffisant. Un groupe de travail se penche sur la question depuis quelques mois. Un tarif socle pourrait être accompagné de bonus liés à des services rendus, en fonction d'enjeux géographiques ou des populations prises en charge. Pour l'heure, notre réflexion est limitée par l'enveloppe elle-même.
Depuis trois ans, la CNSA finance sur ses fonds propres une partie des programmes de l'Anah dédiés aux personnes âgées et aux personnes handicapées : ce sont depuis trois ans 20 millions d'euros par an pour l'adaptation des logements que nous prélevons ainsi sur nos fonds propres - qui ont leurs limites ! La réallocation de ressources vers ce type de financement doit être envisagée. Nous en parlerons notamment la semaine prochaine à l'occasion d'un séminaire des membres du conseil. Les prélèvements sur nos fonds propres ne peuvent durer longtemps...
M. Simon Kieffer . - Il y a peu de lien entre le reste à charge et la réforme tarifaire, puisque celle-ci concerne la section du soin, pour laquelle il n'y a pas de reste à charge, et celle de la dépendance, pour laquelle les modalités de participation de la personne sont encadrées.
S'agissant de la prise en charge des aides-soignantes par l'assurance maladie, la réforme tarifaire a opéré un assouplissement : les clés de répartition de cette charge entre les deux sections ne sont plus fixes.
M. René-Paul Savary . - Tout cela est extrêmement complexe, et on s'aperçoit aujourd'hui que les grands perdants de la réforme sont les établissements publics, en particulier ceux adossés à des CHU...
M. Simon Kieffer . - Au regard des premières modélisations, le secteur public bénéficiera davantage de la révision des ordonnances Pathos. Il bénéficie déjà davantage des crédits non reconductibles.
La question de l'intégration de telle ou telle catégorie de professionnels dans Pathos est encore devant nous. L'enjeu n'est pas de revoir fondamentalement le modèle par des transferts de personnels, mais de pouvoir assumer le financement d'autres professionnels, notamment du champ de la prévention.
S'agissant enfin de la révision des CPOM, il est vrai que la logique de ces contrats nécessite un état des lieux et la construction d'un projet véritablement partagé et pluriannuel. L'augmentation de la dépendance et des besoins des personnes est intégrée non pas dans le CPOM, mais dans l'équation tarifaire.
M. Bernard Bonne , rapporteur. - Mesdames, Monsieur, je vous remercie de vos explications.
Notre mission entend répondre de façon concrète et immédiate aux problèmes au sein des Ehpad. Les départements sont exsangues, l'État a déjà fait des efforts, mais des souplesses peuvent être envisagées, par exemple pour permettre aux ARS de régler certaines difficultés au plan local. La question plus large du vieillissement et de sa prise en charge, nous n'avons pas fini d'en parler !
III. AUDITION DE LA MINISTRE DES SOLIDARITÉS ET DE LA SANTÉ
Réunie le mercredi 7 mars 2018 sous la présidence de M. Alain Milon, président, la commission procède à l'audition de Mme Agnès Buzyn, ministre des solidarités et de la santé, sur la situation dans les Ehpad.
M. Alain Milon , président . - Nous accueillons cet après-midi Mme Agnès Buzyn, ministre des solidarités et de la santé, sur la situation dans les établissements d'hébergement des personnes âgées dépendantes (Ehpad).
La commission des affaires sociales s'est réunie ce matin pour entendre les conclusions de son rapporteur médico-social Bernard Bonne après sa mission sur les Ehpad, et elle les a adoptées.
Madame la ministre, nous avons souhaité recueillir votre analyse et votre réaction à nos conclusions sur les difficultés rencontrées dans les Ehpad, mises au jour par la mobilisation des personnels du 30 janvier dernier et qui s'expliquent, selon nous, par des problèmes structurels.
La réforme de la tari?cation des établissements, sur laquelle notre commission avait déjà sonné l'alerte, a été pointée du doigt, mais elle n'est pas seule en cause. Le diagnostic est connu : les personnes accueillies dans ces établissements sont globalement plus âgées qu'avant et leur autonomie plus limitée, tandis que les moyens consacrés à l'autonomie ont certes progressé, mais sans que cela se traduise toujours de façon très concrète en effectifs sur le terrain.
Nos concitoyens souhaitent une socialisation accrue du financement de ce risque alors que le reste à charge est élevé, voire inaccessible pour certaines familles.
Mme Agnès Buzyn, ministre des solidarités et de la santé . - Vous avez souhaité m'entendre après la présentation du rapport de M. Bernard Bonne. Je souhaite tout d'abord vous faire part de ma vision du sujet, en particulier de la tarification, qui est une préoccupation permanente depuis mon arrivée au ministère.
La réforme de la tarification a été votée dans la loi relative à l'adaptation de la société au vieillissement en 2015, ses décrets d'application ont été publiés en décembre 2016, elle a donc été mise en oeuvre début 2017, avec l'objectif d'améliorer les conditions de gestion des établissements.
Elle contient plusieurs volets, tels que la tarification « à la recette » dans un cadre pluriannuel en fonction des besoins plutôt que des discussions annuelles ; la signature, par les établissements, de contrats pluriannuels d'objectifs et de moyens ainsi qu'une progression sensible des tarifs des soins en fonction d'une estimation des besoins par établissement, pour laquelle le Gouvernement avait dégagé environ 100 millions d'euros par an depuis 2014. Enfin, et c'est sur ce point que le bât blesse, il était prévu de faire converger les tarifs « dépendance » autour d'une moyenne départementale.
Cette mesure n'avait pas fait l'objet d'une étude d'impact préalable et les conditions effectives de sa mise en oeuvre ont permis d'en mesurer les conséquences réelles. Si nous avons pu disposer rapidement d'une première estimation macroéconomique, ses effets sur les établissements eux-mêmes avaient été mal appréhendés.
Dès mon arrivée au ministère, j'ai indiqué que j'étais prête à engager des enveloppes financières pour accompagner la réforme, mais je souhaitais mieux comprendre ses répercussions au cas par cas. J'ai ainsi nommé un médiateur, Pierre Ricordeau, inspecteur général des affaires sociales, qui a déjà rencontré les acteurs nationaux et a prévu une série de déplacements en régions jusqu'à la fin mars.
Les premiers retours indiquent que les impacts sont plus importants lorsqu'on les analyse au niveau des établissements que lorsqu'on les étudie par grandes masses ou par catégories. Même si très peu d'établissements perdent des recettes à la fois au titre des soins et de la dépendance, le nombre de ceux qui en perdent au seul titre de la dépendance est significatif, autour de 20 à 25 %, avec des niveaux de perte variables.
Les améliorations obtenues au titre de la convergence sur les soins sont parfois inférieures aux pertes liées à la convergence sur la dépendance. Ces différences sont dues à un dispositif de convergence « dépendance » vers une moyenne départementale, laquelle varie beaucoup entre départements. Une telle situation n'a pas pu être anticipée et préparée en amont.
Le secteur fondait beaucoup d'espoir sur la convergence « soins », mais ne s'attendait pas à ce que ses effets soient pour partie entamés par ceux de la convergence « dépendance ». Je peux donc comprendre les réactions, par exemple, de la Fédération hospitalière française (FHF).
J'ai pour objectif d'améliorer les conditions de prise en charge. Au vu des constats faits par le médiateur, nous devons nous donner le temps de mesurer la situation établissement par établissement pour définir un mécanisme qui ne remette pas en cause les fondements - que je crois toujours vertueux - de cette réforme, mais en neutralise les effets négatifs, par exemple en compensant sur un ou deux ans les pertes des Ehpad en difficulté. Le médiateur a commencé à y travailler. Monsieur Bonne, vous proposez un mécanisme différent, mais avec le même objectif. Nous devons en parler avec les départements, qui partagent notre constat.
Les retours du terrain, comme votre rapport, indiquent qu'il nous faut travailler à nouveau sur certains sujets, qu'ils soient directement liés à la réforme, comme l'hétérogénéité de la valeur du point départemental que vous évoquez, ou qu'ils en soient plus éloignés, comme l'organisation des soins ou le rôle du médecin coordonnateur.
Vous connaissez mon attachement à la prévention, il nous faut mieux la prendre en compte, y compris dans notre système tarifaire. On parle également beaucoup de l'habilitation à l'aide sociale, qui concerne à la fois l'accessibilité des Ehpad et leur équilibre économique. Enfin, d'autres questions sont essentielles, comme la qualité de vie au travail et la bientraitance.
La situation des Ehpad ne saurait être envisagée sous le seul angle tarifaire, mais elle doit s'inscrire dans la question plus vaste de la politique envers les personnes âgées. Nous devons ainsi réfléchir à l'Ehpad de demain. Dans cette optique, je présenterai fin mars une stratégie globale d'accompagnement de la longévité. J'ai commencé à rencontrer les parties concernées.
M. Bernard Bonne . - J'ai mené une mission courte - elle a duré un mois - qui a débouché sur des propositions à court et à moyen terme, sans occulter une réflexion plus profonde sur la prise en charge des personnes âgées dépendantes à domicile ou en établissement. Mon rapport comprend quelques propositions fortes. Nous considérons qu'il serait intéressant de réorienter la réforme tarifaire avec une séquence différente. Nous proposons de figer la dotation autonomie à son niveau de 2016 et de concentrer nos efforts sur la diffusion des contrats pluriannuels d'objectifs et de moyens (CPOM). Nous pourrions ensuite revenir à la réforme tarifaire en diligentant une enquête sur son impact réel. En matière de dépendance, certains cas ont choqué au vu des budgets contraints des départements, en particulier lorsque l'on a été amené à mieux doter des établissements à but lucratif au détriment des établissements associatifs ou publics.
Une autre proposition est de permettre au médecin coordonnateur de prescrire. En effet, le médecin traitant n'a plus la même perception des personnes âgées qu'auparavant, tant on change aujourd'hui facilement de médecin. Devoir faire appel au médecin traitant est très coûteux. Quand un médecin coordonnateur est régulièrement présent dans l'établissement, on peut ainsi faire des économies considérables en pharmacie et en transport, deux des postes des dépenses de ville les plus importants.
Nous proposons d'autoriser les établissements à pratiquer des prix de journée différenciés en fonction des revenus, afin de limiter le reste à charge des plus modestes.
Les aides-soignants en Ehpad pourraient bénéficier d'une habilitation spéciale qui leur permettrait de pratiquer des actes infirmiers, comme l'aide à la prise de médicaments. Ils n'en ont pas le droit aujourd'hui.
Nous proposons aussi de limiter le recours au travail discontinu, et d'instaurer plus de souplesse dans l'aménagement des temps de travail y compris entre personnels relevant de différentes conventions. De même, nous souhaitons, dans le prolongement des dispositifs « parcours emplois compétences », qui prennent la suite des contrats dits aidés, que les directeurs d'établissements soient incités à recruter des stagiaires déjà formés.
Nous souhaitons l'interruption de l'incitation financière au passage au tarif global qui n'apporte aucune économie d'échelle en matière de dépenses en soins de ville.
Nous proposons également de relancer l'expérimentation du développement de pharmacies internes aux Ehpad, avec un dispositif de protection des officines en milieu rural, semi-rural ainsi que dans les secteurs en difficulté, qu'une telle mesure pourrait menacer.
Pourquoi ne pas développer le recours au patrimoine privé en mettant fin aux incitations fiscales à la conservation de la pleine propriété de logements inoccupés au profit d'une incitation fiscale au viager ?
Ces propositions sont des mesures fortes pour le court terme. Elles ne permettront peut-être pas les embauches nécessaires pour atteindre 0,8 encadrant par résident, niveau que chacun souhaite, mais elles introduiront de la souplesse.
Nous proposons enfin de clarifier les compétences tarifaires. Nous avons constaté les difficultés surgissant entre les agences régionales de santé (ARS) et les départements pour la fixation des tarifs « soins » et « dépendance ». La partition entre les deux n'est pas toujours très nette et la mise en place d'un acteur de tarification unique pourrait donner de la souplesse aux directeurs.
Mme Agnès Buzyn, ministre . - Vous proposez d'interrompre provisoirement la mise en oeuvre de la réforme tarifaire, nous avons préféré demander au médiateur d'avancer des pistes pour en neutraliser les effets négatifs, avec l'objectif qu'il n'y ait pas de perdants. Le modèle des Ehpad n'a pas été pensé pour un tel degré de perte d'autonomie et de maladie et il n'est pas adapté aujourd'hui à des résidents entrant en établissement à 87 ans pour une durée moyenne de moins de deux ans. J'ai mandaté les ARS pour qu'elles aident les Ehpad les plus en difficulté à se rapprocher les uns des autres et à favoriser la mutualisation des fonctions support. Certains petits établissements qui n'appartiennent pas à de grands groupes pourraient être plus efficaces.
Vous avez raison, il nous faut trouver des solutions d'adaptation. Les contrats pluriannuels d'objectifs et de moyens permettent cela, nous travaillons sur ce sujet avec la FHF et nous attendons les conclusions du médiateur.
S'agissant de l'efficience de l'organisation des soins, il est vrai que le médecin coordonnateur n'a pas le droit de prescrire. J'ai rencontré les gériatres, ainsi que les représentants des médecins coordonnateurs, et tous m'ont dit qu'un médecin coordonnateur ne pouvait pas être médecin traitant. Toutefois, ils soulignent que lorsque quarante médecins traitants se succèdent dans un Ehpad, cela entraîne une perte générale d'efficience de notre système de santé. Certes, les résidents peuvent conserver leur médecin, mais dans certains territoires, nous pourrions envisager que des médecins salariés volontaires travaillent à mi-temps en Ehpad et à mi-temps en libéral. Nous pouvons engager une réflexion sur la prescription par les médecins coordonnateurs. Cela suscitera des débats dans les territoires où les médecins ne manquent pas, mais il est urgent de faciliter cela dans les déserts médicaux. Il nous faut parvenir à rationaliser la pratique médicale dans les Ehpad.
Je développe du reste la télémédecine afin que les infirmières accèdent facilement à un avis médical, ce qui pourra éviter des hospitalisations inutiles aux urgences, en particulier la nuit. Un budget de 10 millions d'euros sera consacré au recrutement d'infirmières de nuit dans les Ehpad.
S'agissant des prix d'hébergement différenciés, ils existent déjà dans certains établissements, qui imposent un surloyer pour les résidents ne bénéficiant pas de l'aide sociale, mais occupant des places habilitées. Nous pourrions rendre cela plus lisible, après avoir réglé les questions juridiques relatives à l'égalité d'accès au service public que cette mesure soulève. Nous devons donc encore travailler sur le sujet.
En ce qui concerne l'habilitation des aides-soignantes à effectuer des actes infirmiers, il est vrai que le glissement des tâches a lieu. L'enjeu est de sécuriser les aides-soignants qui le pratiquent. La délégation de tâches entre professionnels de santé existe, elle se pratique facilement entre médecins et infirmières, nous devons y réfléchir, en prévoyant évidemment une formation ad hoc et sans tout autoriser.
En ce qui concerne la clarification des compétences tarifaires, il est vrai que la philosophie de la réforme est vertueuse, mais nous avons constaté les difficultés de sa mise en oeuvre. Beaucoup d'Ehpad ont eu du mal à codifier l'état de dépendance de leurs résidents et ont le sentiment d'être perdants. Nous devons les aider à mieux évaluer les niveaux de dépendance et de charge en soins. Toutefois, une convergence des deux tarifs en un seul ajouterait 2,5 milliards d'euros à l'objectif national de dépenses d'assurance maladie (Ondam). C'est impossible. En revanche, nous devons réfléchir à confier à un seul opérateur la responsabilité des tarifs.
Mme Brigitte Micouleau . - En plus des manques quantitatifs, les Ehpad rencontrent des problèmes qualitatifs. Peu de toilettes complètes, des repas expédiés, des échanges verbaux insuffisants, aucune empathie : la maltraitance est un fait. Tout cela est dû au manque de personnel dans les Ehpad, comment comptez-vous résoudre ce problème ?
Mme Laurence Cohen . - J'espère que votre écoute, cet après-midi, est plus conforme au respect du pluralisme que l'emploi du vote bloqué que vous défendez ce soir dans l'hémicycle.
Nous sommes à la veille du 8 mars, journée internationale de lutte pour les droits des femmes. Les agents qui exercent dans ce secteur sont à 80 % des femmes, qui subissent une précarité massive, une insuffisance de qualification comme d'effectifs, qui les empêchent de répondre aux besoins de nos aînés résidents. Ceux-ci sont d'ailleurs des femmes à 90 %.
Comme la plupart des emplois dits féminins, ces postes sont peu valorisés et faiblement rémunérés, car on considère qu'ils reposent sur de supposées qualités naturelles et ne nécessitent pas de formation particulière.
Or on constate que la charge de travail est très lourde et emporte des conséquences dramatiques. Les accidents du travail sont ainsi deux fois plus nombreux dans cette branche que la moyenne nationale, l'absentéisme et les difficultés de recrutement y sont importants.
Quelles mesures envisagez-vous pour améliorer la formation, la rémunération et les perspectives de carrières de ces agents dans le cadre de leurs conventions collectives ? Quelles mesures allez-vous mettre en oeuvre pour assurer un meilleur encadrement ? Je rappelle que le taux d'encadrement est de 0,6 emploi par résident dans notre pays, alors qu'il est de 1,2 en Allemagne.
M. Jean-Marie Morisset . - Vous nous avez rassurés sur la réforme tarifaire et je vous en remercie. Toutefois, le mouvement récent des personnels des Ehpad n'était pas limité à ce point.
Vous annoncez la distribution de 100 millions d'euros, quelles en seront les modalités ? Si cette somme est confiée aux ARS, nous ne sommes pas près d'en bénéficier !
La réforme des Ehpad n'est pas seulement une affaire de financement : il s'agit d'héberger des résidents, qui supportent, avec ou sans l'aide sociale, 50 % du budget des établissements. Aujourd'hui, on déconventionne des Ehpad à l'aide à l'hébergement pour permettre la mise en place de deux tarifs. Dans les zones rurales, cela ne passe pas !
Le modèle des Ehpad doit changer, parce qu'ils accueillent de plus en plus de personnes handicapées vieillissantes qui recherchent un hébergement plus que des soins. On accorde donc des dérogations pour accueillir des personnes de cinquante ans. Cela pose des problèmes de financement, de gestion et de statut.
M. Daniel Chasseing . - Vous allez faire des propositions pour neutraliser les effets négatifs de la réforme, mais lors de l'examen du projet de loi de financement de la sécurité sociale, vous aviez fait part de votre volonté d'adapter les soins en fonction des territoires.
Le problème des Ehpad remonte à plusieurs années et s'aggrave, parce que la dépendance à l'entrée augmente et que les aides-soignants ne parviennent pas à la gérer. La loi relative à l'adaptation de la société au vieillissement n'a rien apporté. Les Ehpad de Corrèze ont un GIR moyen pondéré (GMP) supérieur à 700. Dans ma commune, l'établissement a un GMP de 730, avec 0,56 agent par pensionnaire, et tous les actes se font de manière précipitée. Sur 47 employés, cet établissement ne compte que 16 aides-soignants.
Il est nécessaire de passer à 0,7 encadrant par pensionnaire, en augmentant le nombre d'aides-soignants et d'infirmiers. Cette mesure a un coût, que j'estime à un milliard d'euros pour le recrutement de 40 000 employés, mais elle représenterait un progrès considérable.
Les infirmières de nuit sont inutiles, surtout si elles sont d'astreinte sur plusieurs établissements. En revanche il serait fort utile de garantir la présence d'une infirmière entre quatorze et seize heures par jour.
Le maintien à domicile me semble utopique, dans la mesure où 60 % des résidents des Ehpad souffrent de troubles cognitifs nécessitant la présence d'un aidant en permanence. En ce qui concerne les médecins traitants, il faut prendre en compte les territoires ruraux dans lesquels des médecins ont fait l'effort d'acquérir la capacité en gériatrie. En mettant en péril ce tissu, on fragiliserait beaucoup d'Ehpad.
Les pharmacies d'établissement, dans les deux Ehpad que je connais, font des efforts considérables et remplissent les piluliers de tous les patients. L'important, c'est de permettre aux personnes âgées dépendantes de mieux vivre, en augmentant le nombre d'aides-soignants et d'infirmières.
Par ailleurs, la formule mathématique utilisée actuellement dans le calcul du forfait soins n'est pas satisfaisante.
Enfin, je rejoins Bernard Bonne sur la répartition des rôles entre l'État et les départements sur les tarifs. À mon sens, le plus important est d'améliorer l'encadrement. La dépendance augmente, augmentons la présence auprès des pensionnaires !
Mme Agnès Buzyn, ministre . - Madame Micouleau, le problème est quantitatif et qualitatif, mais la dimension quantitative varie d'un département à l'autre. Nous devons mener une réflexion sur la répartition des places, car si dans certains départements les Ehpad sont saturés, dans d'autres, on peine à les remplir. Peut-être faut-il également diversifier l'offre, en mettant en place un nouveau modèle sur la base d'une plateforme de services et pas seulement d'un hébergement.
S'agissant de l'aspect qualitatif, les résidents sont de plus en plus âgés et les Ehpad, qui étaient des lieux de vie, deviennent des lieux de fin de vie, dont le public ne se différencie guère de celui de certains services de soins de longue durée en hôpital il y a vingt ans. Des efforts ont été faits. Ainsi, entre 2006 et 2017, la somme consacrée aux soins en Ehpad est passée de 5 à 10 milliards d'euros. Cet effort collectif est insuffisant, mais il est significatif.
Vous avez raison en ce qui concerne le personnel : le turn-over est fréquent, la charge de travail est lourde. Ces femmes peu qualifiées ont peu de perspectives. Si l'on veut recruter des aides-soignantes, il faut améliorer l'attractivité du métier et promouvoir la gestion des carrières, en ménageant une orientation, à terme, vers l'animation, la coordination ou l'encadrement.
Nous n'avons pas suffisamment de personnel. La moyenne est de 0,63 encadrant par résident, mais beaucoup de postes existants ne sont plus pourvus, ce qui amplifie l'absentéisme. Nous devons briser ce cercle vicieux. Je souhaite ainsi intégrer les professionnels de santé les moins qualifiés dans le cadre de la réforme de la formation professionnelle préparée par Muriel Pénicaud. La proportion des aides-soignantes ou des infirmières augmente de 1 % par an en fonction du GMP. En dix ans, cela représente une augmentation de 11 % et l'effort se poursuit.
Monsieur Chasseing, vous affirmez que les infirmières de nuit sont inutiles, mais on nous rapporte que leur présence réduit les hospitalisations en urgence.
Les 100 millions d'euros seront attribués via l'augmentation des tarifs soins votée au sein de l'Ondam. Sur ce montant, 28 millions d'euros seront destinés à aider les établissements en difficulté. Cette année, j'y ai ajouté 50 millions d'euros dans le fonds d'intervention régional aux mains des ARS afin que celles-ci accompagnent les restructurations.
Sur le déconventionnement, le surloyer est possible, mais pose un problème juridique sur lequel nous travaillons avec les conseils départementaux, qui sont les plus compétents sur l'aide sociale.
Les difficultés très particulières que posent les personnes handicapées vieillissantes, présentant des troubles psychiques ou psychiatriques, justifient que nous travaillions immédiatement sur la tarification, mais elles requièrent également une réflexion sur le modèle d'un Ehpad plus diversifié, qui agisse comme une plateforme de services à la personne, à domicile ou en hospitalisation de jour. J'ai lancé cette réflexion en saisissant à ce sujet le Haut Conseil de la famille, de l'enfance et de l'âge (HCFEA) et le Haut Conseil pour l'avenir de l'assurance maladie (HCAAM).
Nous allons lancer une grande concertation sur l'accompagnement du vieillissement de la société, parce que nous avons intérêt à engager le plus tôt possible ce débat aux dimensions sociétales et financières très importantes.
M. Olivier Henno . - Dans le Nord, la réforme a favorisé les établissements à but lucratif, mais en y regardant de près, on constate que certains de ces écarts se justifiaient par des différences de coûts de fonctionnement.
La décision de mettre en place une double tarification a été prise au regard des tensions financières subies par les départements. Dans mon département, on a pris la décision de demander un peu plus aux familles qui en ont les moyens. Quel regard portez-vous sur cette évolution ?
Par ailleurs, on sait que les difficultés financières des départements pèsent sur leur politique en matière d'allocation personnalisée d'autonomie (APA). Qu'en pensez-vous ?
M. René-Paul Savary . - En matière d'hébergement, Bernard Bonne propose d'améliorer les incitations au viager. Comptez-vous y réfléchir ? Comme futur rapporteur de la réforme des retraites, je constate des proximités entre ce sujet et celui de la dépendance, en particulier s'agissant des petites retraites, qui ne sont pas seulement agricoles ! Comptez-vous mener une réforme systémique de la dépendance ou seulement une réforme paramétrique ?
M. Michel Amiel . - Sur le plan tarifaire, l'enfer est pavé de bonnes intentions. La réforme entendait améliorer la lisibilité et la clarté, elle a fait le contraire ! Je me suis rendu en Ehpad muni d'un document issu de vos services. Je peux vous dire qu'en comparaison, l'hématologie, c'est la bibliothèque rose ! Il faut simplifier !
Je crains que nous ne nous contentions de rustines et que les choses continuent à empirer. Une des pistes globales est le décloisonnement entre le sanitaire et le médico-social.
Deuxième point, la place des médecins et infirmières. Les médecins coordonnateurs, « dans la vraie vie », prescrivent alors qu'ils ne le devraient pas. Médicalisons davantage les Ehpad. Une infirmière de nuit doit avoir un contact - par exemple en télémédecine - avec un médecin. Elle ne peut pas refuser d'hospitaliser un patient.
On ne sait pas où mettre des personnes handicapées plus jeunes qui viennent en Ehpad. Nombre d'Ehpad acceptent des personnes « borderline »...
J'ai gardé mon combat personnel, la fin de vie dans les Ehpad, pour la fin : on s'affronte sur le sujet à coup de tribunes dans les médias. Dans les Ehpad, la fin de vie est dramatique car le personnel est rarement formé aux soins palliatifs. Faute de mieux, on hospitalise la personne âgée dans une structure d'urgence où elle mourra probablement dans des conditions épouvantables, sans parler du coût financier. Légaliser l'euthanasie dans ce cadre est extrêmement dangereux, du moins tant que la loi Claeys-Leonetti de février 2016, dont j'ai été le rapporteur avec Gérard Dériot, n'a pas été expertisée... Nous souhaiterions que cette loi soit appliquée, mieux connue, et évaluée.
M. Jean-Noël Cardoux . - Lors du débat sur le risque de la dépendance sous la houlette de Mme Marie-Anne Montchamp, alors ministre, deux écoles s'affrontaient sur le financement de la dépendance : celle de la solidarité nationale et celle du financement par une assurance privée. Avons-nous avancé sur ce dernier point ? Le président de la Fédération française des assurances nous indiquait que les assureurs sont prêts, et peuvent proposer des produits. Toute personne pourrait, en vue d'une éventuelle future dépendance, soit adhérer à un contrat d'assurance individuelle - peu cher s'il est souscrit à 25 ou 30 ans - soit accepter le recours systématique sur la succession ou sur le patrimoine. J'avais déjà émis cette idée.
Un débat éthique majeur s'ouvrira bientôt sur les soins palliatifs. Où en est le financement des unités de soins palliatifs ? Dans mon Ehpad du Loiret, nous avions une précieuse unité de cinq lits de soins palliatifs, qui permettait une fin de vie relativement apaisée. Nous manquons cruellement de telles unités, qui relèvent du domaine sanitaire. Avez-vous l'ambition d'accroître significativement les moyens des unités de soins palliatifs en Ehpad ?
Mme Michelle Meunier . - Évoquer les personnes âgées, ce n'est pas seulement parler d'Ehpad et de tarification, et je suis satisfaite de vous entendre. Je vous trouve injuste sur la loi relative à l'adaptation de la société au vieillissement (ASV) qui ne servirait pas à grand-chose. Elle procédait d'un nouveau regard sur les personnes âgées.
Je vous rejoins sur votre approche de la prévention, de la qualité de la prévention et de la qualité de vie au travail. Il y a un besoin de reconnaissance et de valorisation des métiers d'aide aux personnes âgées - comme des métiers de la petite enfance - par un meilleur déroulement de carrière, de la formation continue... Soyons attentifs à la formation initiale ; qu'en est-il du référentiel des aides-soignants, qui serait prêt mais pas encore publié ? Certes, des évolutions sont à souligner, comme le glissement des tâches. Même si 80 % des maltraitances surviennent dans le cadre familial, 20 % se passent dans les Ehpad. La famille ou le personnel déclarent des cas mais il y a peu de sanctions, alors que les ARS sont mandatées pour intervenir. Certes, il est difficile d'être juge et partie - les ARS sont également financeurs... Cette indépendance est plus compliquée.
M. Alain Koskas vous remettra un rapport sur la maltraitance financière, sujet important ; la formation du personnel doit être améliorée.
Mme Agnès Buzyn, ministre . - Monsieur Henno, vous avez souligné que la réforme était plutôt favorable au privé, mais qu'il ne fallait pas abandonner une philosophie adaptée. La mise en oeuvre est difficile. Je suis favorable à ce que les départements puissent moduler les tarifs. Actuellement, cela pose un problème juridique, mais nous explorons cette voie. Les départements souffrent d'avoir la charge d'une aide sociale excédant largement l'APA - ils ont aussi à gérer les mineurs non accompagnés, le revenu de solidarité active... Nul ne leur jette la pierre. Nous connaissons cette tension : comment mieux accompagner tous ceux qui en ont besoin ? Il faudrait instaurer une péréquation pour les dotations de solidarité - ce sujet sera abordé dans le cadre de la Conférence nationale des territoires.
Monsieur Savary, la piste des viagers est intéressante mais elle ne règlera pas toutes les difficultés. Allons-nous vers une réforme systémique ou paramétrique de la dépendance ? Je suis incapable de vous le dire. Nous ouvrons à peine ce chantier, que nous osons enfin affronter. Il est temps ! En 2050, plus de 5 millions de personnes auront plus de 85 ans. Autant s'y préparer trente ans à l'avance...
La réforme systémique coûterait 7 milliards d'euros, avec 2 milliards euros d'APA. Cela rejoint la question de l'assurance privée ou du recours sur succession.
Monsieur Cardoux, à ma connaissance il n'y a pas de réforme ni de proposition d'une voie assurancielle. Cela relèvera du prochain débat public. Si nous voulons aller vers plus d'assurance privée - ce n'est pas actuellement le cas - il faudrait que celle-ci soit souscrite très tôt et quasiment obligatoire pour être efficace. On ne sait pas quel sera le prix de la prise en charge trente ou quarante ans après...
Monsieur Amiel, j'espère que la mission du médiateur n'apportera pas de simples rustines. Cette réforme tarifaire a été mûrement débattue et réfléchie pendant trois ans avec les parties prenantes et les départements. Il me semblait difficile, dès mon arrivée, de jeter aux orties cette réforme, à peine mise en oeuvre, et qui semblait faire consensus. Certes, le diable est dans les détails : la mise en oeuvre est chaotique, prouvant la difficulté d'une telle réforme. Le modèle évoluera grâce aux propositions du HCAAM et du HCFEA. Je ne suis pas sûre que le modèle actuel des Ehpad durera ad vitam aeternam. Il faut d'une part éviter qu'il y ait des perdants, d'autre part rétablir les équilibres. Ce sont peut-être des rustines, mais elles serviront comme telles, en attendant de trouver une solution, qui sera complexe ; nous avons besoin de plusieurs mois de concertation pour avancer vers un modèle différent.
Le désarroi quotidien du personnel est en partie liée au fait que les personnes accueillies meurent en moyenne dans les deux ans. C'est très anxiogène et déprimant. Nous devons former le personnel et organiser la fin de vie en Ehpad. La loi Claeys-Leonetti répond aux besoins. Désormais, des équipes mobiles de soins palliatifs - en nombre insuffisant - interviennent en Ehpad et remplacent les unités de soins palliatifs. La loi prévoit que les médecins généralistes peuvent provoquer la sédation profonde et prolongée en Ehpad. La Haute Autorité de santé (HAS) a été saisie pour proposer des recommandations de bonnes pratiques et aider les généralistes à appliquer cette réforme, notamment dans la médecine de ville, à domicile ou en Ehpad. Il faut les accompagner. Comme vous, je ne pense pas qu'une loi supplémentaire résoudra la situation.
M. Gérard Dériot . - Très bien !
Mme Agnès Buzyn, ministre . - Je me suis mal fait comprendre sur la loi ASV : elle n'a pas réglé le problème de la tarification, mais a effectivement permis d'aborder différemment le sujet. Nous devons mieux prévenir la perte d'autonomie. Le Programme national de santé publique comportera un tel chapitre. Les personnes âgées doivent vieillir moins dépendantes ; nous devons agir maintenant pour dans vingt ans...
Une commission sur la qualité de vie au travail a été mise en place au sein du ministère. Il y a quinze jours, nous avons aussi installé une commission sur la bientraitance et la prévention de la maltraitance, présidée par Denis Piveteau, dont chacun connait l'engagement. J'attends ses propositions.
Il faut valoriser, au sein des territoires, ces métiers, très utiles, locaux, non délocalisables, et donner des perspectives de carrière.
La HAS, qui absorbe l'Agence nationale de l'évaluation et de la qualité des établissements sociaux et médico-sociaux (Anesm), mènera des enquêtes de satisfaction dans les Ehpad, à l'instar de ce qui a été réalisé dans les hôpitaux. Autorité indépendante, elle sera plus à même d'identifier ce que doit être la qualité dans un Ehpad. Actuellement, lors que la HAS ne certifie pas un établissement de santé, la sanction tombe. Cette reprise en main de la HAS sur le médico-social améliorera les indicateurs de qualité dans les Ehpad.
Mme Corinne Féret . - Dans certains départements, les capacités d'accueil sont trop nombreuses, dans d'autres, comme dans le Calvados, elles sont insuffisantes. Le Calvados a 93 Ehpad, mais 75 % sont privés. À Caen, ville de 100 000 habitants, le premier Ehpad public a été ouvert en 2015. Dans d'autres départements, la situation est toute autre. Comment pouvez-vous inciter véritablement les collectivités territoriales à ouvrir des établissements publics pour proposer des places aux plus modestes - le secteur public demande un tarif de 55 euros, contre parfois plus de 100 euros au privé à but lucratif ?
M. Jean Sol . - Je souligne l'activité et la charge de travail du personnel des Ehpad ayant manifesté un grand mal-être. Leur activité s'est amplifiée et a évolué au regard d'indicateurs comme l'espérance de vie, une précarité sociale inadmissible, des poly-pathologies... Ce mal-être est multifactoriel : il a trait aux effectifs, aux conditions de travail, aux moyens logistiques, à la médicalisation de plus en plus importante et à son impact sur la prise en charge, à la vétusté des locaux, à la non-adaptation de l'architecture à l'évolution des besoins, aux cycles de travail, à l'absentéisme pas toujours remplacé à bon escient, au manque d'attractivité des métiers...
Même si la réforme tarifaire s'impose, vous ne pourrez pas faire l'économie d'un travail sur le management dans les Ehpad, qui doit se moderniser et être adossé à des formations spécifiques, et à des affectations et mobilités choisies. Les organisations de travail doivent être revisitées, le temps de travail et les qualifications adaptés selon la charge de travail. L'absentéisme est très important : remplaçons les absents avant d'évoquer tout renfort d'effectifs. Je suis sceptique sur les 12 heures proposées par votre rapporteur.
Une dotation pour les moyens logistiques et des aides techniques préviendront les accidents de travail et les troubles musculo-squelettiques. Réfléchissons à une formation spécifique d'infirmière voire d'aide-soignante en gériatrie - à l'instar des infirmières de blocs opératoires ou en anesthésie - et valorisons le dispositif d'infirmier d'astreinte de nuit. Il fonctionne bien, je l'ai expérimenté dans les Pyrénées-Orientales. De nombreux Ehpad développent ce dispositif, géré par le centre hospitalier. Amplifions les partenariats public-privé et associatifs, et harmonisons les bonnes pratiques grâce à un référentiel.
Les Ehpad se substituent au manque de lits du système de soins longue durée. Avec la démographie actuelle, la situation ne va pas s'améliorer, il faut résoudre ce problème. Telles étaient mes propositions issues d'une expérience professionnelle de plusieurs années comme cadre de santé.
Mme Monique Lubin . - Vous avez déjà ouvert le débat sur le coût de la dépendance, qui sera élevé dans les prochaines années. Nous devrons prendre des décisions délicates. Les résidences-autonomie ne répondent pas aux problèmes des personnes âgées dépendantes. Nous n'avons pas encore trouvé de solutions, mais il faut créer des places supplémentaires. Pourrons-nous très rapidement adopter un plan de création de places, indispensable, pour les dix prochaines années, et si possible dans le secteur public ? Si l'on veut un maximum de places habilitées à l'aide sociale accessibles à l'ensemble des Français, maintenons un bon niveau d'aide sociale.
Mme Nadine Grelet-Certenais . - Vous avez mandaté les ARS pour qu'elles soutiennent les Ehpad les plus en difficulté. Dans mon département, un établissement présente un déficit de 500 000 euros, ce qui limite ses investissements. Le département demande à la commune sur laquelle il est implanté d'investir à la même hauteur que lui, soit 700 000 euros, alors que de cette commune ne sont originaires que 8 % des résidents... Comment faire en sorte que la participation ne revienne pas à une seule commune, sachant que l'établissement recrute bien au-delà de la communauté de communes ?
Les financements des établissements privés sont fondés sur un actionnariat prépondérant. Peut-on envisager de taxer ces actions ?
Certes, il faut améliorer la télémédecine et les aides techniques, mais cela ne doit pas se faire au détriment d'une présence de personnel pour la sécurité et la sérénité des résidents et des familles, y compris la nuit. Nous devons rendre ces établissements attractifs, afin qu'ils redeviennent des lieux de vie. J'ai ainsi rencontré une animatrice qui a redonné vie, une vision interne et externe à un établissement, et qui a modifié notre perception de la personne dépendante.
Mme Nassimah Dindar . - Le coût journalier moyen dans les Ehpad des DOM est plus élevé que la moyenne nationale. À La Réunion, il s'élève à presque 75 euros. Les Ehpad accueillent tous GIR et âge confondus, sachant que 95 % des personnes accueillies bénéficient de l'aide sociale. Leur patrimoine étant très restreint, les personnes âgées ne veulent pas aller dans ces établissements ; c'est pourquoi le département a voté le non-recours sur succession.
Quels sont vos objectifs sur la longévité et la dépendance des personnes vieillissantes ou des personnes porteuses de handicap ou de maladies mentales ? Créons des établissements totalement différenciés : le modèle actuel ne correspond plus à la demande. N'est-il pas possible d'instaurer deux types de modes d'accueil, avec des places spécifiques pour des personnes en perte d'autonomie ou atteintes de certaines maladies, avec un accompagnement plus important des ARS ?
Serait-il possible de créer un ratio de personnel minimum, comme c'est le cas pour l'accueil familial ou la petite enfance ? Actuellement, chacun fait comme il l'entend. Dans les DOM, le taux d'encadrement est de 0,7 ETP par résident, ce qui est supérieur à la moyenne nationale, mais le taux d'absentéisme est supérieur à la moyenne.
Le rapporteur a fait un très bon travail. Je vous le disais, le département a voté le non-recours aux successions. Toucher au patrimoine est très délicat. Les Français y sont attachés. Je ne crois pas au viager. On peut souscrire très tôt une assurance décès, pourquoi ne pas souscrire très tôt également une assurance dépendance ?
M. Philippe Mouiller . - Vous avez souligné la nécessité de réfléchir sur la mutualisation des fonctions support. C'est une bonne piste de travail mais attention à la complexité juridique des structures de coopération, notamment les groupements de coopération sociale et médico-sociale (GCSMS). Certains métiers support ne sont pas liés à la santé, plusieurs statuts différents peuvent coexister au sein d'un même groupement, comme des agents de la fonction publique d'État ou territoriale, ce qui pose des difficultés de gestion. Dans de nombreux départements, les services d'administration générale n'ont pas l'habitude des contrôles de gestion, et les habitudes diffèrent selon les départements. Faisons simple et concentrons tous les moyens autour de l'accompagnement des personnes.
Par ailleurs, le personnel n'est pas forcément formé pour accueillir les personnes handicapées vieillissantes. Il faut des structures adossées aux Ehpad ou complémentaires.
Mme Agnès Buzyn, ministre . - Mme Féret, il faut évidemment augmenter le nombre de places en Ehpad pour faire face au vieillissement. Mais les collectivités locales ont une liberté d'administration : on ne peut pas les y obliger. Nous pouvons favoriser dans le secteur public des réflexions pour aménager des hôpitaux de proximité pouvant augmenter le nombre de places d'accueil pour des patients ayant des charges élevées. Faisons évoluer le modèle, notamment pour des personnes ayant des troubles psychiatriques ou cognitifs majeurs. Proposons à certains hôpitaux d'avoir des structures adossées spécialisées. Nous devons favoriser le décloisonnement entre le médical et le médico-social, notamment pour les personnes âgées très dépendantes.
Monsieur Sol, le ratio de personnes encadrantes n'est pas le seul indicateur à étudier. Depuis que je suis ministre, je visite quasiment un Ehpad par semaine. Certaines équipes de management très outillées, dynamiques, qui travaillent en projet, peuvent redonner vie à un établissement. C'est un vrai sujet. Lorsque j'ai évoqué cela, on m'a accusée d'agresser les managers, mais ceux-ci sont très hétérogènes. Cela dépend peut-être de la formation, mais a des conséquences réelles sur la qualité des Ehpad.
Vos remarques sur l'architecture me troublent : de nombreux Ehpad sont quasiment insalubres, tandis que d'autres, ultramodernes, ont de grands espaces ou de très longs couloirs...
Mme Laurence Cohen . - Très fatigants !
Mme Agnès Buzyn, ministre . - Ce n'est pas un mal de faire marcher les personnes âgées, mais c'est très fatigant pour le personnel, et parfois un non-sens. Adaptons l'Ehpad à la charge en soins des personnes. Ce sujet architectural n'est pas clos.
Plusieurs modèles de pharmacie interne existent. La préparation des piluliers prend un temps considérable aux infirmières.
M. Gérard Dériot . - Ils sont préparés dans les pharmacies !
Mme Agnès Buzyn, ministre . - Ce temps est déraisonnable pour les infirmières. Il faut déléguer et externaliser. Passer une heure le matin et une heure le soir à préparer ces piluliers dans un Ehpad qui compte seulement trois infirmières, c'est déraisonnable. Nous devons rationaliser.
M. Alain Milon , président . - Vous avez ouvert un nouveau débat !
Mme Agnès Buzyn, ministre . - Madame Lubin, nous avons interrogé le HCAAM et le HCFEA pour évaluer le nombre de places en fonction des modèles, pour nous projeter à échéance de dix ans. La réflexion sur un modèle très ouvert ou un éventuel modèle en deux temps - accueil des seniors en Ehpad et en structure plus médicalisée - fait également partie de la commande. Les rapports seront rendus en juillet.
Madame Grelet, il faut que ces lieux redeviennent des lieux de vie, en lien avec l'organisation et le management internes. Madame Dindar, des pôles d'accueil et de soins adaptés (PASA) sont déjà prévus pour les malades d'Alzheimer. Nous pourrions envisager un système similaire pour des personnes avec des handicaps psychiques.
Nous avons demandé à la Caisse nationale de solidarité pour l'autonomie (CNSA) une réflexion sur les investissements pour créer des places, générales ou spécialisées. Cette structure est très bien positionnée pour animer la réflexion auprès des parties prenantes.
L'arrêt du recours sur succession - même si j'y suis favorable à titre personnel - a couté 3 milliards d'euros aux départements, une somme considérable. Posons tous les sujets sur la table. Le Gouvernement doit énormément consulter sur ce sujet de société.
Monsieur Mouiller, vous avez raison sur les difficultés juridiques des structures administratives qui les empêchent de coopérer. J'ai donné mission aux ARS de réfléchir aux réorganisations des Ehpad, appuyées par l'Agence nationale d'aide à la performance (ANAP), qui équipera les ARS et les Ehpad en ingénierie pour rationaliser les coûts. Certains Ehpad contractualisent ou rentrent dans des groupements hospitaliers de territoire (GHT) et participent aux centrales d'achat, gèrent le linge et la cuisine. Cette source d'économies considérables permet de recruter du personnel soignant et non administratif. Toutes ces pistes sont ouvertes. Nous avons énormément de travail pour améliorer la situation de nos Ehpad.
M. Bernard Bonne , rapporteur . - Merci de toutes ces réponses. Ce problème des personnes âgées nous concerne tous directement, aujourd'hui et demain.
J'ai essayé de faire des propositions concrètes applicables immédiatement, notamment de décider, à titre expérimental, dans un département ou plusieurs, avec l'accord du département et une ARS, à un niveau seulement, de la dotation à la fois en dépendance et en médicalisation. Cela apporterait de la souplesse et serait source d'économies. Les dépenses de personnel qui contrôlent les établissements et calculent les groupes Pathos, extrêmement complexes, sont énormes.
Si le médecin coordonnateur peut prescrire, la plupart des médecins traitants ne viendront plus dans les établissements, et ce sera une source d'économies importantes.
Les ARS et les départements doivent laisser plus de souplesse aux solutions intermédiaires d'accueil. Les résidences autonomie sont une solution à développer.
Les personnes handicapées vieillissantes permettent aux établissements d'avoir des ressources complémentaires puisque les départements paient un prix de journée supplémentaire.
M. Alain Milon , président . - Durant plus de vingt ans, j'ai présidé le conseil d'administration d'un Ehpad qui se trouvait à côté d'un centre hospitalier spécialisé. Des personnes âgées avec des maladies psychiatriques arrivent dans des Ehpad, mais les personnels ne sont pas formés pour les accueillir.
Le Sénat est très impliqué dans tous ces sujets et fait des propositions intéressantes. Il est nécessaire que ce travail soit reconnu par le Gouvernement...
Mme Agnès Buzyn, ministre . - Bien sûr !
LISTE DES PERSONNES ENTENDUES
___________
• Table ronde des fédérations d'établissements
Union nationale des centres communaux d'action sociale (UNCCAS)
Hélène-Sophie Mesnage , déléguée générale adjointe
Fédération des établissements hospitaliers et d'aide à la personne privés non lucratifs (Fehap)
Julien Moreau , directeur du secteur social et médico-social
Fédération hospitalière de France (FHF)
Annie Lelièvre , déléguée générale
Syndicat national des établissements et des résidences pour personnes âgées (Synerpa)
Renaud Chenu , directeur des affaires publiques et de la communication
Éric Frégona , responsable du pôle médico-social
Jean-André Martini , responsable affaires publiques et territoires
• Table ronde des associations représentatives des directeurs d'établissements
Association des directeurs au service des personnes âgées (ADPA)
Romain Gizolme , directeur
Fédération nationale des associations de directeurs d'établissements et services pour personnes âgées (Fnadepa)
Annabelle Vêlques-Malnou , directrice
• Table ronde des associations représentatives du personnel
CGT Santé Action sociale
Malika Belarbi , Secrétaire
UNSA Santé-sociaux
Jean-Claude Stutz , Secrétaire adjoint
Karine Halgrain , Responsable juridique
CFDT Santé-sociaux
Evelyne Rescanières , Secrétaire générale
Yann Le Guen , directeur d'établissement
FO-Santé
Luc Delrue , Secrétaire fédéral
Isabelle Jallais , infirmière
Sébastien Houadec , directeur d'établissement
• Pr. Jean-Luc Novella, président du comité scientifique national sur le suivi des outils PATHOS et AGGIR
• Alain Koskas , président de la Fédération internationale des associations de personnes âgées (Fiapa)
*
DÉPLACEMENT DANS LE DÉPARTEMENT DU RHÔNE (27 FÉVRIER 2018)
___________
• Agence régionale de santé Auvergne-Rhone-Alpes
Jean-Yves Grall , directeur général
Marie-Hélène Lecenne , directrice de l'autonomie
• Conseil départemental
Christophe Guilloteau , président du conseil départemental
Stéphane Gauchier , directeur de l'autonomie
Marion Wienders , cheffe du service des relations partenariales des établissements et services
• Résidence intercommunale Jean-Villard (Pollionnay)
Bernadette Gaudier , directrice
Marie-Laure Martinez , cadre de santé
Dr Frédéric Charachon , médecin coordinateur
Nadine Dumas , infirmière coordinatrice
Virginie Crozier , aide médico-psychologique
Laetitia Jousse , présidente du conseil d'administration
Joëlle Rivoire , représentante des familles
* 1 Décrit à l'article L. 314-2 du code de l'action sociale et des familles.
* 2 Loi n° 2015-1776 du 28 décembre 2015 relative à l'adaptation de la société au vieillissement.
* 3 Selon certains acteurs associatifs, le secteur public et associatif de certains départements connaîtrait des pertes sèches de 800 000 euros (en Seine-Maritime) à 3 millions d'euros (à Paris).
* 4 Mission relative à la tarification et aux perspectives d'évolution des services d'aide et d'accompagnement à domicile , Mission confiée par le Premier ministre à M. Georges LABAZÉE, mars 2017.
* 5 En application de la loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015.
* 6 J.-F. BAUDURET, Institutions sociales et médico-sociales, De l'esprit des lois à la transformation des pratiques , Paris, Dunod, 2017, p. 139.
* 7 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 8 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 9 Drees, Dépendance des personnes âgées : qui paie quoi ? , Dossier de la Drees, n° 1, mars 2016.
* 10 L'échantillon a été prélevé en 2011, avant que ne soit introduite le versement de l'Apa aux établissements sous forme de forfait, ce qui explique que le montant d'Apa diminue avec l'augmentation du revenu des résidents.
* 11 Construire le cinquième risque : le rapport d'étape , Rapport d'information n° 447 (2007-2008) de M. Alain VASSELLE et plusieurs de ses collègues, fait au nom de la Mission commune d'information dépendance, déposé le 8 juillet 2008.
* 12 Circulaire n° DGCS/SD5C/DSS/CNSA/2017/150 du 2 mai 2017 relative aux orientations de l'exercice 2017 pour la campagne budgétaire des établissements et services médico-sociaux accueillant des personnes handicapées et des personnes âgées.
* 13 La cohérence, l'orientation, la toilette, l'habillage, l'alimentation, l'élimination urinaire et fécale, les transferts, les déplacements à l'intérieur et à l'extérieur, la capacité à alerter.
* 14 Ils sont au nombre de douze. Ils comprennent la surveillance médicale épisodique (S), la surveillance médicale rapprochée (T), le soin psychiatrique (P), la rééducation (R) et le soin en phase terminale (M), chacun subdivisé en deux selon la gravité du cas. S'y ajoutent les soins locaux complexes et longs (CH) et les états non diagnostiqués (DG).
* 15 Ces huit postes de soins sont le médecin gériatre, le médecin psychiatre, l'infirmier, l'intervenant en rééducation, l'intervenant en psychothérapie, le biologiste, l'intervenant en imagerie médicale et le pharmacien.
* 16 CNSA, Le modèle « Pathos » , guide d'utilisation 2017.
* 17 Loi n° 2007-290 du 5 mars 2007 instituant le droit au logement opposable et portant diverses mesures en faveur de la cohésion sociale, article 56.
* 18 Cnamts, Étude Pathos sur l'échantillon « Ernest » 2001 , février 2003.
* 19 Cet exemple est tiré de l'étude ci-dessus.
* 20 Allant du GPP1 (pronostic vital en jeu au quotidien) au GPP8 (pathologies chroniques stabilisées).
* 21 Le décret du 21 décembre 2016 supprime toute référence à l'ancienne clef de répartition ( 70 % pour la section soins et 30 % pour la section dépendance ) qui ventilait les dépenses d'AS-AES.
* 22 De même pour la clef de répartition ( 30 % pour la section dépendance et 70 % pour la section hébergement ) qui ventilait les dépenses de blanchissage, nettoyage et service des repas.
* 23 Atih, Les coûts de prise en charge des résidents en Ehpad , 2015.
* 24 Décret n° 2015-1865 du 30 décembre 2015 relatif aux bénéficiaires et aux prestations de la protection universelle maladie et à la cotisation forfaitaire prévue à l'article L. 381-8 du code de la sécurité sociale, article 11.
* 25 Décret n° 2007-547 du 11 avril 2007 relatif au temps d'exercice du médecin coordonnateur exerçant dans un établissement hébergeant des personnes âgées dépendantes mentionné au I de l'article L. 313-12 du code de l'action sociale et des familles.
* 26 En vertu du 6° du I de l'article R. 314-166 du CASF.
* 27 En vertu du II de l'article R. 314-166 du CASF.
* 28 Article R. 6161-38 du code de la santé publique.
* 29 IGAS, Financement des soins dispensés dans les Ehpad - Évaluation de l'option tarifaire dite globale , 2011.
* 30 Drees, Étude qualitative sur les conditions de travail dans les Ehpad , op. cit. : « réputé moins technique sur les actes de soins, moins polyvalent, moins performant, l'exercice auprès des personnes âgées est entaché de soupçons ».
* 31 Arrêté du 16 août 2005 fixant le programme de l'attestation de formation de médecin coordonnateur exerçant dans un établissement hébergeant des personnes âgées dépendantes relevant du I de l'article L. 313-12 du code de l'action sociale et des familles.
* 32 L'université Paris-Descartes propose un diplôme interuniversitaire offrant une formation d'une durée de 105 heures avec possibilité de suivi à distance.
* 33 Article D. 312-159-1 du CASF : un engagement à suivre la formation suffit au recrutement.
* 34 Accès aux soins : promouvoir l'innovation en santé dans les territoires , rapport d'information n° 686 (2016-2017) de MM. Jean-Noël CARDOUX et Yves DAUDIGNY, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales.
* 35 Drees, Étude qualitative sur les conditions de travail dans les Ehpad , op. cit.
* 36 Décret n° 2016-74 du 29 janvier 2016 relatif au diplôme d'État d'accompagnant éducatif et social et modifiant le code de l'action sociale et des familles.
* 37 Arrêté du 4 juin 2007 relatif au diplôme d'État d'auxiliaire de vie sociale.
* 38 Arrêté du 11 avril 2006 relatif au diplôme d'État d'aide médico-psychologique.
* 39 Article D. 451-88 du CASF.
* 40 Arrêté du 29 janvier 2016 relatif à la formation conduisant au diplôme d'État d'accompagnant éducatif et social.
* 41 Drees, Étude qualitative sur les conditions de travail dans les Ehpad , Études et recherches n° 134, septembre 2016 : « dans la grande majorité des établissements rencontrés, les aides-soignants et les aides médico-psychologiques occupent les mêmes postes et « interchangeables » dans l'accompagnement quotidien des résidents ».
* 42 Étrangement (mais sans doute est-ce un oubli de rédaction), le décret du 21 décembre 2016 maintient opportunément la distinction entre les AMP et les AES (article R. 314-166, 3° du CASF).
* 43 Drees, Étude qualitative sur les conditions de travail dans les Ehpad , op. cit. : « les lois Aubry ont nécessairement amené les Ehpad à refondre leurs organisations de travail pour arriver, le plus souvent, à une réduction journalière du temps de travail plutôt que du nombre de journées travaillées annuellement ».
* 44 Les établissements pratiquent dans leur majorité des semaines de travail de 35 heures sans RTT, soit un travail journalier de 7 heures, auxquelles s'ajoutent 20 minutes de pause.
* 45 A. DAVID, L'organisation du travail en Ehpad : un outil managérial pour le directeur , mémoire EHESP, décembre 2014.
* 46 Décret n° 2002-9 du 4 janvier 2002 relatif au temps de travail et à l'organisation du travail dans les établissements mentionnés à l'article 2 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière, article 7.
* 47 Accord du 27 janvier 2000 relatif à la réduction et à l'aménagement du temps de travail du secteur de l'hospitalisation privée et du secteur social et médico-social à caractère commercial, chapitre 2, section 1, articles 2 et 7.
* 48 Accord du 1 er avril 1999 visant à mettre en oeuvre la création d'emplois par l'aménagement et la réduction du temps de travail, article 11.3.
* 49 Instruction DGOS/RH3 n° 2015-3 du 7 janvier 2015 portant annonce de la mise en place d'un groupe de travail de la commission hygiène, sécurité et conditions de travail du Conseil supérieur de la fonction publique hospitalière sur l'organisation du travail en postes d'amplitude 12 heures et rappelant les dispositions réglementaires qui encadrent ce type d'organisation.
* 50 Drees, Étude qualitative sur les conditions de travail dans les Ehpad , op. cit.
* 51 Avenant n° 2014-01 du 4 février 2014, article 05.05.4.
* 52 L'étude de la Drees ( Étude qualitative sur les conditions de travail dans les Ehpad , op. cit. ) relève un témoignage d'une aide-soignante en Ehpad privé commercial dont l'amplitude horaire quotidienne est de 13,5 heures (7h-20h30) en comptant le temps de pause, ce qui ne se rencontrerait pas dans le secteur public (où l'amplitude maximale est de 10,5 heures) ou dans le secteur privé non lucratif (où l'amplitude maximale est de 12 heures).
* 53 Qui comprennent, pour l'exercice 2017, les modalités d'accueil particulières non financées par la dotation globale de soins (UHR et Pasa entre autres), les besoins ponctuels des Ehpad, ainsi que la prise en charge de leurs frais financiers sur opérations d'investissement. Variable d'une région à l'autre, le reliquat est donc assez mince.
* 54 De 80 à 100 millions d'euros pour la seule région Ile-de-France, selon l'ARS.
* 55 Articles 14.9.1 et 14.9.2.
* 56 Les profils T requièrent une surveillance médicale rapprochée.
* 57 Article R. 314-167 du CASF.
* 58 Article D. 312-159 du CASF.
* 59 6,5 millions d'euros en 2016 et 2017 au niveau national pour les emplois d'avenir. La circulaire budgétaire n'interdisait pas aux ARS d'apporter « un soutien complémentaire à la formation des jeunes en emplois d'avenir pour répondre à des besoins supplémentaires », ce qui ne semble pas avoir été beaucoup enclenché.
* 60 Les crédits non reconductibles désignent des crédits dégagés de façon non anticipée en cours d'exercice au sein des dotations régionales limitatives (DRL) par les ARS, qui résultent notamment d'événements de gestion non programmés (excédents). L'utilisation des CNR aux fins de financement de mesures pérennes est par nature proscrite.
* 61 Circulaire n° DGCS/SD5C/DSS/CNSA/2016/126 du 22 avril 2016 relative aux orientations de l'exercice 2016 pour la campagne budgétaire des établissements et services médico-sociaux accueillant des personnes handicapées et des personnes âgées, p. 4.
* 62 J.-M. BORELLO, Donnons-nous les moyens de l'inclusion , rapport à la ministre du Travail, janvier 2018.
* 63 Circulaire n° DGEFP/SDPAE/MIP/MPP/2018/11 du 11 janvier 2018 relative aux parcours emploi compétences et au Fonds d'inclusion dans l'emploi en faveur des personnes les plus éloignées de l'emploi.
* 64 LFSS pour 2018, rapport n° 77 (2017-2018) de M. Bernard BONNE, tome III, fait au nom de la commission des affaires sociales, déposé le 8 novembre 2017.
* 65 Loi n° 2016-1827 du 23 décembre 2016 de financement de la sécurité sociale pour 2017.
* 66 Décret n° 2010-870 du 26 juillet 2010 relatif à la procédure d'appel à projet et d'autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles.
* 67 Drees, Études et Résultats n° 1032, octobre 2017.
* 68 Drees, Dossiers solidarité et santé n° 50, février 2014.
* 69 Drees, Études et Résultats n° 899, décembre 2014.
* 70 Drees, Études et Résultats n° 1015, juillet 2017.
* 71 Drees, Dépenses de soins de ville des personnes âgées dépendantes , Dossiers solidarité et santé, n° 42, 2013.
* 72 IGAS, Financement des soins dispensés dans les Ehpad - Évaluation de l'option tarifaire dite globale , 2011.
* 73 « La mission n'a pas été en mesure d'établir de lien entre mode tarifaire et hospitalisations des résidents ».
* 74 Loi n° 2008-1330 du 17 décembre 2008 de financement de la sécurité sociale pour 2009.
* 75 IGAS, Rapport d'évaluation de l'expérimentation de réintégration des médicaments dans les forfaits soins des Ehpad sans pharmacie à usage intérieur , septembre 2010.
* 76 A. CHLEBOWSKI, La dispensation par PDA en officine : une solution adaptée au sujet âgé en Ehpad , thèse pour le diplôme d'État en pharmacie, 2016.
* 77 Notamment inspiré par le rapport de D. PIVETEAU, « Zéro sans solution » : Le devoir collectif de permettre un parcours de vie sans rupture, pour les personnes en situation de handicap et pour leurs proches , 2014.
* 78 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018, article 70.
* 79 Décret n° 53-1186 du 29 novembre 1953 portant réforme des lois d'assistance.
* 80 Loi n° 75-535 du 30 juin 1975 relative aux institutions sociales et médico-sociales.
* 81 Loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale.
* 82 Avant que les lois de décentralisation de 1982 ne fassent du conseil général l'unique interlocuteur financier de la personne âgée dépendante, le décret du 29 novembre 1953 portant réforme des lois d'assistance décrivait un droit plus équilibré partagé entre financement exclusivement national et circuits décisionnels locaux.
* 83 Conseil d'analyse économique, « Quelles politiques publiques de la dépendance ? » , n° 35, octobre 2016.
* 84 À l'exception d'une fraction de 40 % de la CSA (environ 1 milliard d'euros) qui abonde l'OGD.
* 85 Loi n° 2017-1837 du 30 décembre 2017 de finances pour 2018.
* 86 Les Ehpad publics sont exonérés de taxe d'habitation et les Ehpad de droit privé à but commercial acquittent la contribution foncière des entreprises (CFE).