Rapport d'information n° 40 (2019-2020) de Mme Catherine DEROCHE et M. René-Paul SAVARY , fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 9 octobre 2019
Disponible au format PDF (1,1 Moctet)
Synthèse du rapport (339 Koctets)
-
AVANT-PROPOS
-
LISTE DES PROPOSITIONS
-
EXPOSÉ GÉNÉRAL
-
I. L'ONDAM, UN OUTIL DE PILOTAGE PLUS EFFICACE, UN
ENJEU DE TRANSPARENCE ET DE LISIBILITÉ
-
A. UN INSTRUMENT DE MAÎTRISE DE LA
DÉPENSE DE SANTÉ QUI A GAGNÉ EN CRÉDIBILITÉ
-
1. La vocation d'un objectif ad hoc : assurer
le suivi par le Parlement d'une dépense publique de près de
200 milliards d'euros
-
2. Un pilotage devenu plus volontariste dans un
contexte budgétaire exigeant
-
3. La structuration d'instruments de pilotage
infra-annuel : une gestion plus budgétaire de l'Ondam
-
1. La vocation d'un objectif ad hoc : assurer
le suivi par le Parlement d'une dépense publique de près de
200 milliards d'euros
-
B. UNE VISION TRONQUÉE DE LA DÉPENSE
DE SANTÉ
-
C. UNE APPROCHE DÉCORRÉLÉE DES
BESOINS DE SANTÉ ?
-
A. UN INSTRUMENT DE MAÎTRISE DE LA
DÉPENSE DE SANTÉ QUI A GAGNÉ EN CRÉDIBILITÉ
-
II. L'ONDAM, LEVIER D'UNE RÉGULATION
BUDGÉTAIRE À COURTE VUE DE PLUS EN PLUS CONTESTÉE :
REDONNER DU SENS ET DE LA VISIBILITÉ AUX ACTEURS DU SYSTÈME DE
SANTÉ
-
A. LE RESPECT DE L'ONDAM, À QUEL PRIX ?
UNE CONFIANCE À REFONDER
-
B. UNE ARCHITECTURE SEGMENTÉE, UN FREIN
À LA TRANSFORMATION DU SYSTÈME DE SANTÉ ?
-
A. LE RESPECT DE L'ONDAM, À QUEL PRIX ?
UNE CONFIANCE À REFONDER
-
I. L'ONDAM, UN OUTIL DE PILOTAGE PLUS EFFICACE, UN
ENJEU DE TRANSPARENCE ET DE LISIBILITÉ
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 40
SÉNAT
SESSION ORDINAIRE DE 2019-2020
|
Enregistré à la Présidence du Sénat le 9 octobre 2019 |
RAPPORT D'INFORMATION
FAIT
au nom de la mission d'évaluation et de contrôle de la sécurité sociale (1) de la commission des affaires sociales (2) sur l' objectif national de dépenses d' assurance maladie ,
Par Mme Catherine DEROCHE et M. René-Paul SAVARY,
Sénateurs
|
(1) Cette mission d'évaluation est composée de : M. Jean-Noël Cardoux, président ; Mme Michelle Meunier, M. Jean-Marie Vanlerenberghe, vice - présidents ; M. Michel Amiel, Mme Cathy Apourceau-Poly, M. Daniel Chasseing, Mme Véronique Guillotin, secrétaires ; MM. Bernard Bonne, Yves Daudigny, Gérard Dériot, Mmes Catherine Deroche, Élisabeth Doineau, Corinne Féret, Pascale Gruny, MM. Alain Milon, René-Paul Savary. (2) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; MM. René-Paul Savary, Gérard Dériot, Mme Colette Giudicelli, M. Yves Daudigny, Mmes Michelle Meunier, Élisabeth Doineau, MM. Michel Amiel, Guillaume Arnell, Mme Laurence Cohen, M. Daniel Chasseing , vice-présidents ; M. Michel Forissier, Mmes Pascale Gruny, Corinne Imbert, Corinne Féret, M. Olivier Henno , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mmes Martine Berthet, Christine Bonfanti-Dossat, MM. Bernard Bonne, Jean-Noël Cardoux, Mmes Annie Delmont-Koropoulis, Catherine Deroche, Chantal Deseyne, Nassimah Dindar, Catherine Fournier, Frédérique Gerbaud, M. Bruno Gilles, Mmes Michelle Gréaume, Nadine Grelet-Certenais, Jocelyne Guidez, Véronique Guillotin, Victoire Jasmin, M. Bernard Jomier, Mme Florence Lassarade, M. Martin Lévrier, Mmes Monique Lubin, Viviane Malet, Brigitte Micouleau, MM. Jean-Marie Morisset, Philippe Mouiller, Mmes Frédérique Puissat, Marie-Pierre Richer, Laurence Rossignol, Patricia Schillinger, MM. Jean Sol, Dominique Théophile, Jean-Louis Tourenne, Mme Sabine Van Heghe . |
AVANT-PROPOS
___________
Mesdames, Messieurs,
Depuis la révision constitutionnelle du 22 février 1996 1 ( * ) et l'instauration des lois de financement de la sécurité sociale, le Parlement vote chaque année un objectif national des dépenses d'assurance maladie, l'Ondam, distinct des objectifs de dépenses par branche (maladie, accidents du travail et maladies professionnelles, vieillesse, famille).
Entre 1997 et 2019, le montant des dépenses entrant dans le champ de l'Ondam est passé d'un peu plus de 90 milliards d'euros à près de 200 milliards d'euros : si cette évolution inclut des mesures de périmètre, elle traduit le fort dynamisme de la dépense de santé, porté par le vieillissement de la population et la technicité croissante des soins.
En plus de vingt ans, les lois de financement de la sécurité sociale et, singulièrement, l'Ondam, ont contribué, conformément à leur vocation, à nourrir le débat démocratique sur les dépenses de santé et à contenir leur progression dans un cadre soutenable pour les finances publiques , condition d'un équilibre durable de notre système de protection sociale et de notre modèle de prise en charge solidaire des soins.
Comme le notait le rapport sur le pilotage de la dépense d'assurance maladie établi en avril 2010 par un groupe de travail présidé par Raoul Briet, l'Ondam a « deux objectifs principaux : formaliser un objectif compatible avec les choix essentiels faits par le pays en matière de finances publiques et constituer la référence pour les politiques de régulation sectorielle. »
Pour autant, on constate aujourd'hui certaines limites dans la poursuite de cette finalité essentielle.
Si le respect depuis 2010 de l'objectif voté traduit un effort pour améliorer son pilotage, et ce faisant asseoir sa crédibilité, cette évolution marque une inflexion vers une logique plus comptable que sanitaire.
La Mecss a décidé de consacrer une mission à l'Ondam alors que des interrogations s'élèvent, de la part des acteurs du système de santé, sur la finalité même de cet outil et sa capacité à allier au pilotage budgétaire de la dépense de santé son pilotage stratégique pour accompagner la nécessaire transformation de notre système de soins .
C'est ainsi la « perte de sens » liée aux modes de régulation de l'Ondam qui a conduit le président de la fédération hospitalière de France (FHF), dans un communiqué publié au printemps 2019, à demander « un changement de logiciel ».
Les travaux conduits par vos rapporteurs n'ont pas pour objet de remettre en question l'intérêt majeur, pour donner au débat parlementaire sa pleine portée, de disposer d'un instrument de suivi de la dépense publique de santé et des leviers de maîtrise de sa progression, à travers un objectif ad hoc comme l'Ondam. Celui-ci reflète, quoiqu'imparfaitement, l'effort public en faveur de la prise en charge des soins, compatible avec le niveau de contribution jugé collectivement acceptable.
Cet outil mérite toutefois d'être repensé, tant dans sa construction que dans son suivi : non seulement pour permettre au Parlement d'avoir un débat plus transparent sur la juste couverture des besoins de santé et les moyens d'une régulation équitable et pertinente, mais également pour redonner du sens et de la visibilité aux acteurs du système de santé.
Alors que le pilotage budgétaire à courte vue atteint aujourd'hui ses limites en étant perçu comme une forme de « dictature de l'Ondam », des évolutions sont nécessaires pour renforcer l'adhésion des acteurs à des modes de pilotage et de régulation plus lisibles et plus équitables de la dépense de santé.
LISTE DES PROPOSITIONS
___________
Faire la transparence sur l'Ondam et renforcer l'information du Parlement
|
Proposition n° 1 |
Disposer, au moment de l'examen du PLFSS, d'une vision globale de l'effort public dédié à la prise en charge de la perte d'autonomie, afin de mettre en perspective les crédits inscrits à ce titre au sein de l'Ondam |
|
Proposition n° 2 |
Retracer dans un document de politique transversale État/Sécurité sociale l'ensemble des dépenses concourant à la prévention |
|
Proposition n° 3 |
Rendre plus transparentes les hypothèses sous-tendant la construction de l'Ondam, en particulier la décomposition du « tendanciel » des dépenses, sur la base d'une méthodologie partagée. Affiner l'évaluation des prévisions d'activité hospitalière par sous-champs d'activité |
|
Proposition n° 4 |
Clarifier la présentation des mesures d'économie sur l'Ondam : sortir des « économies » attendues les mesures qui n'en sont pas ; détailler les mesures déployées pour atteindre les objectifs fixés ; mettre en regard du quantum d'économies le montant des dépenses associées |
|
Proposition n° 5 |
Renforcer le suivi ex post des mesures d'économies en définissant une méthodologie d'évaluation |
|
Proposition n° 6 |
Mettre en regard de l'Ondam hospitalier la situation financière des établissements publics de santé |
Inscrire l'Ondam dans un pilotage
stratégique
pour accompagner la transformation du système de
santé
|
Proposition n° 7 |
Étayer les hypothèses de construction de l'Ondam pluriannuel |
|
Proposition n° 8 |
Asseoir l'Ondam pluriannuel sur une analyse prospective de la dépense de santé et de l'évolution des besoins |
|
Proposition n° 9 |
Développer des modes de régulation pluriannuels des dépenses de santé plus équitables et plus efficients, fondés sur des accords de modération des volumes par la qualité et la pertinence |
|
Proposition n° 10 |
Mettre en place une construction pluriannuelle de la tarification des établissements de santé |
|
Proposition n° 11 |
Déconnecter les investissements immobiliers hospitaliers des tarifs |
|
Proposition n° 12 |
Associer les fédérations hospitalières aux négociations conventionnelles |
|
Proposition n° 13 |
Retracer de manière consolidée les dépenses de produits de santé dans l'Ondam |
|
Proposition n° 14 |
Enrichir l'analyse de l'Ondam en sous-objectifs par une approche multifocale, avec le suivi, le cas échéant indicatif, de quelques agrégats transversaux de dépenses |
|
Proposition n° 15 |
Introduire le principe d'Ordam (objectifs régionaux de dépenses d'assurance maladie) indicatifs, comme outils de suivi dans le temps et d'aide à la décision, dans un objectif de réduction des inégalités territoriales |
|
Proposition n° 16 |
Augmenter les dotations du fonds d'intervention régional (FIR) pour étendre les marges de manoeuvre des agences régionales de santé (ARS) dans la conduite de politiques transverses entre les secteurs de l'offre de soins. Confier la présidence du conseil de surveillance des ARS au président de région. |
EXPOSÉ GÉNÉRAL
I. L'ONDAM, UN OUTIL DE PILOTAGE PLUS EFFICACE, UN ENJEU DE TRANSPARENCE ET DE LISIBILITÉ
A. UN INSTRUMENT DE MAÎTRISE DE LA DÉPENSE DE SANTÉ QUI A GAGNÉ EN CRÉDIBILITÉ
1. La vocation d'un objectif ad hoc : assurer le suivi par le Parlement d'une dépense publique de près de 200 milliards d'euros
Depuis 1996, l'article 34 de la Constitution prévoit que « les lois de financement de la sécurité sociale déterminent les conditions générales de son équilibre financier et, compte tenu de leurs prévisions de recettes, fixent ses objectifs de dépenses, dans les conditions et sous les réserves prévues par une loi organique. »
La loi organique du 22 juillet 1996 2 ( * ) a créé, en plus de l'objectif de dépenses de chaque branche, l'objectif national de dépenses d'assurance maladie fixé tous les ans pour l'ensemble des régimes obligatoires de base et faisant l'objet d'un vote par le Parlement dans un article distinct du PLFSS.
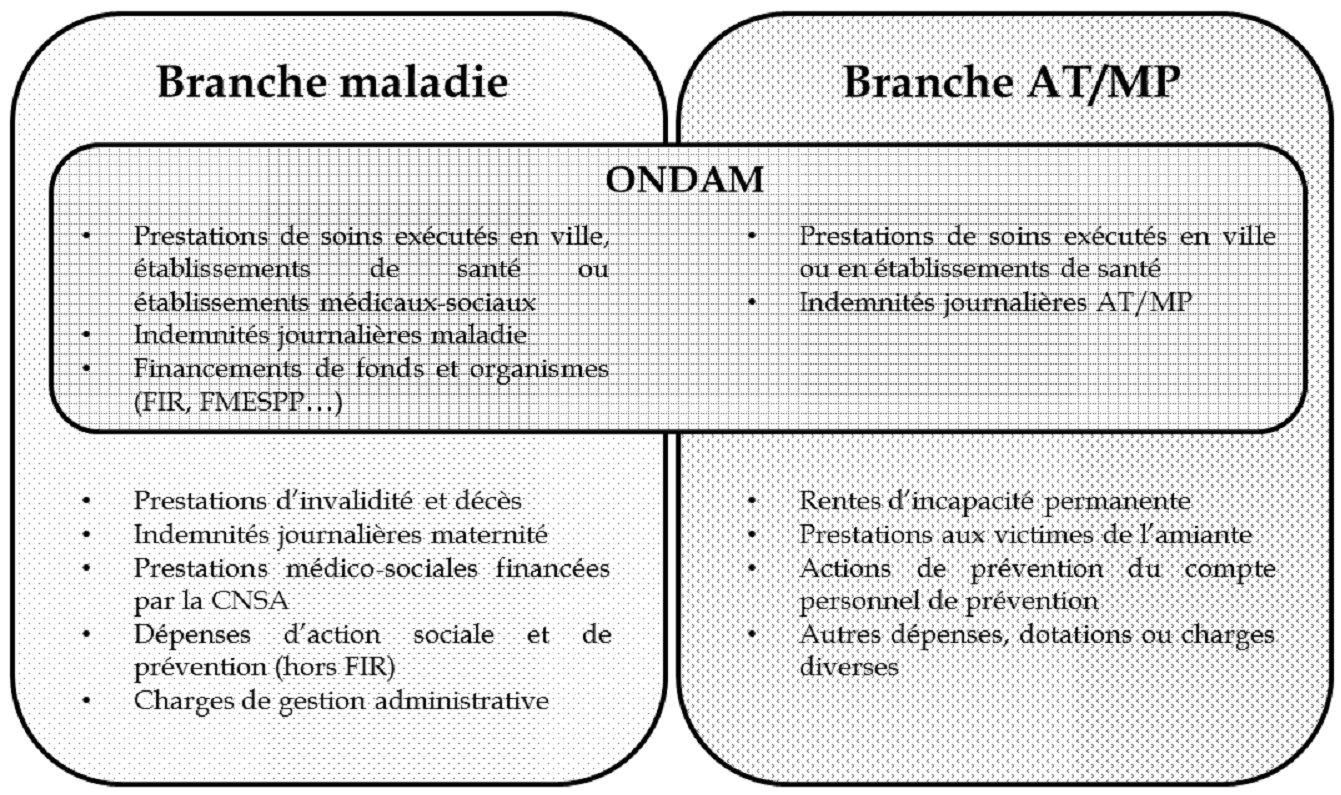
L'Ondam est le seul objectif de dépenses fixé par la loi de financement et placé ainsi sous le contrôle du Parlement à ne pas correspondre à une branche particulière de la sécurité sociale .
Composé à 95 % de prestations 3 ( * ) , il regroupe des dépenses de soins ambulatoires ou d'hospitalisation et des dépenses de prestations en espèces qui relèvent, pour l'essentiel, de la branche maladie -maternité-invalidité-décès et, pour partie, de la branche AT/MP , sans pour autant se recouper entièrement avec les dépenses de chacune de ces branches.
Les masses financières en jeu : l'Ondam et
les objectifs de dépenses par branche
dans la
loi de financement de la sécurité sociale
pour 2019
(en milliards d'euros)
|
Objectif de dépenses
|
Ondam |
Objectif de dépenses
|
|
218,0 Md€ |
200,3 Md€ |
13,5 Md€ |
Source : LFSS 2019 - dépenses des branches pour l'ensemble des régimes obligatoires de base
Sans que le principe d'un objectif de dépenses de santé soit propre à la France 4 ( * ) , la raison d'être de l'Ondam s'explique en grande partie par l'organisation du système de soins en France. En 2009, une note de la commission des comptes de la sécurité sociale 5 ( * ) en donnait l'analyse suivante : « Le financement solidaire par l'assurance maladie d'une offre de soins à la fois publique et privée, en grande partie tarifée à la prestation, se double d'une importance liberté d'orientation des patients. Dans ce contexte, l'évolution des dépenses de santé, largement tributaire des comportements d'offre et de demande de soins, a peu de chances d'être naturellement en adéquation spontanée des ressources. L'existence de l'Ondam repose sur le postulat que des leviers existent pour atteindre une croissance équilibrée des dépenses . »
Le périmètre des dépenses incluses dans le champ de l'Ondam s'inscrit dans cette logique de contrôle et de régulation 6 ( * ) .
2. Un pilotage devenu plus volontariste dans un contexte budgétaire exigeant
a) Depuis 2010, l'Ondam voté a été systématiquement respecté
L'Ondam ne constitue pas un plafond limitatif de dépenses , au sens des lois de finances. En effet, son dépassement ne fait pas obstacle à ce qu'un soin, une prestation, soient remboursés : l'assurance maladie ne suspend pas leur prise en charge une fois le montant de l'objectif atteint.
Pour autant, cet objectif perd son sens s'il n'est pas respecté dès lors que son vote par le Parlement engage la responsabilité de l'exécutif à s'y conformer. Il en va de la crédibilité de la loi de financement, un temps mise à mal par des évolutions erratiques de l'Ondam au cours des années 2000.
Depuis 2010, à la suite des recommandations formulées par un groupe de travail présidé par Raoul Briet 7 ( * ) , l'Ondam s'est progressivement affirmé, dans un contexte de contrainte forte sur les finances sociales et publiques, comme un instrument de régulation budgétaire plus fin - et ce faisant plus crédible - de la dépense de santé .
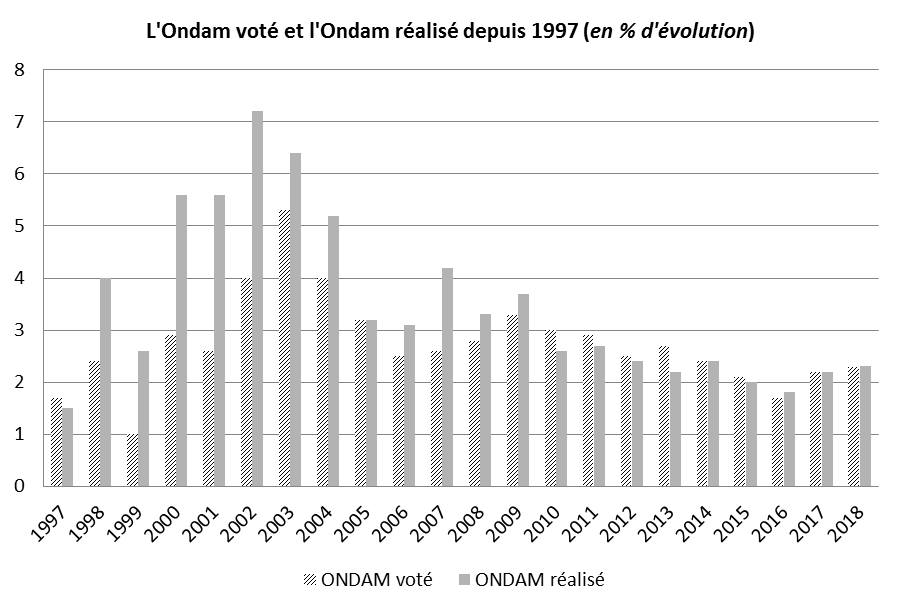
L'évolution parallèle de l'Ondam voté et de l'Ondam réalisé ( cf. graphe suivant) montre un changement de tendance à compter de 2010 : après des périodes de croissance soutenue et de dépassements systématiques, le montant de l'Ondam réalisé a été depuis cette date conforme ou inférieur à celui de l'Ondam voté.
Source : Commission des affaires sociales, à partir des données de la direction de la sécurité sociale (DSS) et des comptes de la sécurité sociale
b) Maîtriser la croissance de la dépense de santé : un enjeu de soutenabilité du système de prise en charge solidaire des soins
Comme le notait le Haut conseil pour l'avenir de l'assurance maladie (HCAAM) dans son rapport annuel 2011 consacré à l'Ondam, celui-ci « constitue le montant des dépenses d'assurance maladie remboursées par la collectivité compatible avec le niveau des recettes prévues, à niveau de solde donné. »
Le « bon niveau » de l'Ondam repose ainsi à la fois sur les besoins de financement du système de santé, mais prend aussi en compte les prévisions de recettes (évolution de la masse salariale, recettes nouvelles) et les orientations fixées en termes de rétablissement des soldes de la sécurité sociale, singulièrement de la branche maladie. Ainsi que la commission des affaires sociales le relève de manière récurrente, le financement par la dette, s'agissant de dépenses courantes, ne peut en effet se justifier.
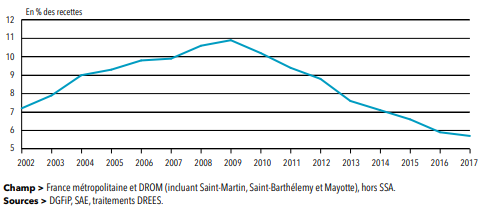
Parallèlement au pilotage plus rigoureux de l'Ondam, mais également du fait d'apports de recettes et d'un dynamisme de la masse salariale, le déficit de l'assurance maladie s'est progressivement réduit, passant de 11,7 milliards d'euros en 2010 à 4,9 milliards d'euros en 2017, puis 0,7 milliard d'euros en 2018 , d'après la commission des comptes de la sécurité sociale.
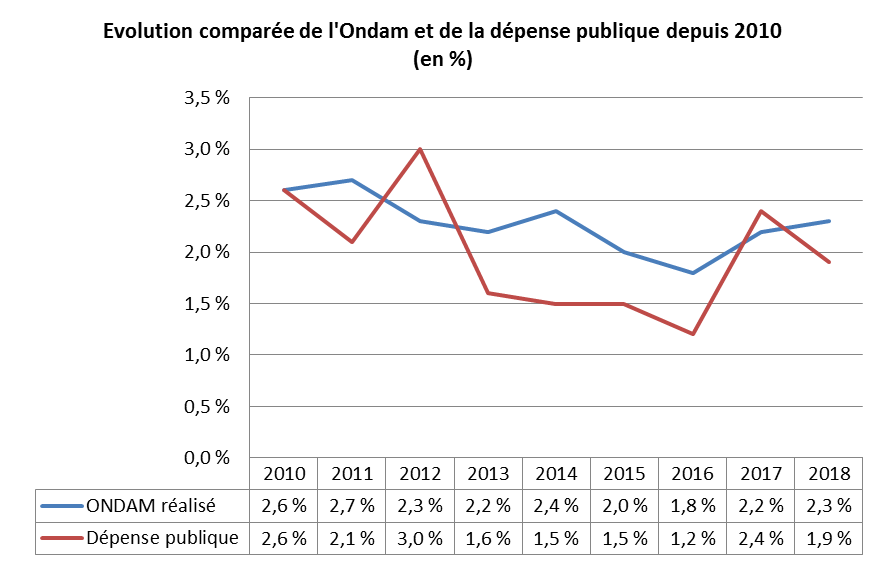
Si l'Ondam est voté en montant, c'est bien son taux de progression qui focalise, chaque année, les attentions. En moyenne sur la période 2010-2018, celui-ci s'est établi en exécution à 2,28 % par an.
Ce taux reste de 0,3 point supérieur à l'évolution de la dépense publique , même s'il marque une nette modération par rapport à la décennie précédente (avec une évolution moyenne de 4,78 % par an entre 2000 et 2009).
La définition de la dépense publique retenue correspond au champ des administrations publiques (données de l'Insee, comptes nationaux).
Source : Commission des affaires sociales, à partir des données de la DSS
L'Ondam croît en outre plus vite que le PIB 8 ( * ) , ce qui corrobore la doctrine économique selon laquelle les dépenses de santé tendent à croître plus rapidement sur le long terme que la richesse nationale : la part des dépenses de santé dans la consommation s'accroît au fur et à mesure que le revenu augmente. Sur un périmètre proche, la consommation de soins et de biens médicaux a progressé, d'après la Drees 9 ( * ) , à un rythme annuel moyen de +9,6% entre 1950 et 2018, contre +7,9 % pour le PIB en valeur ; la part de la CSBM dans la production nationale a ainsi plus que triplé au cours de la période, passant de 2,5 % à 8,6 % du PIB.
Cela ne va pas sans poser un enjeu majeur de soutenabilité, sur le long terme, de la dépense publique de santé . Dans ce cadre, sa régulation via l'Ondam est aussi stratégique qu'indispensable, même si les conditions de sa mise en oeuvre ne vont pas sans poser des difficultés ( cf. II).
3. La structuration d'instruments de pilotage infra-annuel : une gestion plus budgétaire de l'Ondam
Les périodes de dépassement important et systématique de l'Ondam ont conduit à renforcer la panoplie des outils visant à s'assurer de la rigueur de son exécution. Les analyses présentées à la commission des comptes de la sécurité sociale participent également à ce suivi infra-annuel.
a) Le rôle du comité d'alerte
La loi du 13 août 2004 10 ( * ) a constitué un premier pas en instituant un comité d'alerte sur l'évolution des dépenses de l'assurance maladie . Aux termes de l'article L. 114-4-1 du code de la sécurité sociale, ce comité 11 ( * ) est chargé d'alerter le Parlement, le Gouvernement, les caisses nationales d'assurance maladie et, depuis 2007, l'Unocam, « en cas d'évolution des dépenses d'assurance maladie incompatible avec le respect de l'objectif national voté par le Parlement ».
Le risque est considéré comme « sérieux » quand les dépenses d'assurance maladie dépassent l'Ondam avec une ampleur supérieure à un seuil fixé par décret : d'abord fixé à 0,75%, celui-ci a été abaissé progressivement à 0,5% à compter de 2013 12 ( * ) conformément aux conclusions du rapport Briet sur le pilotage des dépenses d'assurance maladie de 2010. Des mesures de redressement doivent être mises en oeuvre dans un délai d'un mois. Cette procédure a été conduite une seule fois à ce jour, en 2007 13 ( * ) .
|
Le rôle du comité d'alerte de l'Ondam Le champ d'analyse de ce comité a été étendu depuis sa création par les lois de financement de la sécurité sociale pour 2009 et 2011. Il rend désormais publics au moins trois avis par an : - au plus tard le 15 avril, il analyse les anticipations de réalisation de l'Ondam de l'année précédente et en déduit les conséquences sur le respect de l'objectif de l'exercice en cours ; - au plus tard le 1 er juin et en tant que de besoin, il rend un avis sur le respect de l'Ondam pour l'exercice en cours, analysant notamment l'impact des mesures conventionnelles et celui des déterminants conjoncturels et structurels des dépenses d'assurance maladie ; - au plus tard le 15 octobre, il contrôle les éléments ayant permis l'élaboration de l'Ondam pour l'année à venir et présente ses réserves s'il constate, compte tenu des données dont il dispose, que cet objectif ne peut pas être respecté ; il veille également au respect de l'objectif de l'année en cours. |
b) Les mesures prudentielles
Le suivi infra-annuel de l'Ondam a également été renforcé sur la base des recommandations du rapport Briet précité.
La loi de programmation des finances publiques du 28 décembre 2010 14 ( * ) a ainsi prévu qu' une partie des dotations relevant de l'Ondam, au moins égale à 0,3 % de l'objectif voté, est mise en réserve au début de chaque exercice. Ce dispositif s'inspire des procédures budgétaires classiques pour le budget de l'Etat (mise en réserve ex ante de crédits permettant un gel infra-annuel en cas de dérapage des dépenses).
Destiné à garantir le respect de l'Ondam, il s'applique désormais chaque année, non sans poser des problèmes d'équité dans la contribution des différents secteurs au respect de l'Ondam ( cf. II).
B. UNE VISION TRONQUÉE DE LA DÉPENSE DE SANTÉ
1. Un périmètre qui ne recouvre pas l'ensemble des dépenses d'assurance maladie
a) Le champ de l'Ondam et de ses sous-objectifs
Initialement soumis à un vote global, la loi organique du 2 août 2005 15 ( * ) a décliné l'Ondam en sous-objectifs, aujourd'hui au nombre de six.
|
L'article LO. 111-3 du code de la sécurité sociale prévoit que dans sa partie comprenant les dispositions relatives aux dépenses pour l'année à venir, la loi de financement de la sécurité sociale : « 3° Fixe l'objectif national de dépenses d'assurance maladie de l'ensemble des régimes obligatoires de base ainsi que ses sous-objectifs. La définition des composantes des sous-objectifs est d'initiative gouvernementale . Les commissions parlementaires saisies au fond des projets de loi de financement de la sécurité sociale sont consultées sur la liste des sous-objectifs et la définition des composantes de ces sous-objectifs. Le nombre de sous-objectifs ne peut être inférieur à cinq . » |
Depuis 2006, le périmètre des sous-objectifs a évolué sur deux principaux points :
- la création, en LFSS pour 2014, d'un sous-objectif portant sur les dépenses relatives au fonds d'intervention régional (FIR) regroupant dans une même enveloppe des crédits auparavant dispersés pour assurer un meilleur pilotage de ce fonds créé en 2012 ;
- le regroupement en un seul sous-objectif , en LFSS pour 2017, des dépenses relatives aux établissements de santé (« Ondam hospitalier ») auparavant scindées en deux entre les « dépenses relatives aux établissements de santé tarifés à l'activité » et les « autres dépenses relatives aux établissements de santé » 16 ( * ) . Cette fusion, justifiée par la généralisation de la tarification à l'activité, avait été préconisée plus tôt par la Cour des comptes pour des raisons de cohérence et afin de gagner en fongibilité 17 ( * ) .
La loi ne fixe pas le périmètre de l'Ondam ou de ses sous-objectifs, qui n'est d'ailleurs défini ou retracé de manière formelle ou exhaustive dans aucun document public .
Jusqu'à ce jour, seule l'annexe 7 au PLFSS, consacrée à l'Ondam, en présente la composition sommaire, généralement dans un tableau destiné à illustrer les différences de périmètre avec l'objectif de dépenses de la branche maladie. La direction de la sécurité sociale a néanmoins indiqué que, pour le PLFSS pour 2020, cette annexe devrait comporter un tableau plus détaillé des dépenses contenues dans le périmètre de chacun des sous-objectifs de l'Ondam.
Composition des sous-objectifs de l'Ondam
|
Sous-objectifs |
Périmètre des dépenses |
|
Dépenses de soins de ville (91,5 milliards d'euros pour 2019) |
- Remboursements d'honoraires de professionnels de santé (honoraires médicaux et dentaires, honoraires paramédicaux, dépenses de biologie médicale et de transports) - Rémunérations forfaitaires des professionnels de santé, minorées de la participation des organismes complémentaires - Remboursements des produits de santé (dispositifs médicaux, médicaments vendus en officine de ville et en rétrocession 18 ( * ) ) minorés des remises conventionnelles - Indemnités journalières maladie et AT/MP - Dépenses « hors prestations » : . aides à la télétransmission, . financement de l'agence nationale du développement professionnel continu, . prise en charge des cotisations des professionnels de santé |
|
Dépenses relatives aux établissements de santé (82,7 milliards d'euros pour 2019) |
- Remboursements de l'assurance maladie versés aux établissements de santé (publics et privés) pour l'activité médecine, chirurgie, obstétrique (MCO), soins de suite et de réadaptation (SSR), psychiatrie, unités de soins de longue durée (USLD) : dépenses de séjours tarifés à l'activité, dotations, dotations forfaitaires Migac, dotation d'incitation financière à l'amélioration de la qualité, forfaits annuels (urgence, prélèvement et transplantation d'organes...) - Dotation au Fmespp - Médicaments et dispositifs médicaux facturés en sus des séjours hospitaliers (« liste en sus »), minorés des remises conventionnelles |
|
Contribution de l'assurance maladie aux dépenses en établissements et services pour personnes âgées (9,4 milliards d'euros pour 2019) |
- Contribution de l'Ondam aux prestations médico-sociales versées par la CNSA, dédiées au financement des établissements et services médico-sociaux pour personnes âgées |
|
Contribution de l'assurance maladie aux dépenses en établissements et services pour personnes handicapées (11,3 milliards d'euros pour 2019) |
- Contribution de l'Ondam aux prestations médico-sociales versées par la CNSA, dédiées au financement des établissements et services médico-sociaux pour personnes en situation de handicap |
|
Dépenses relatives au fonds d'intervention régional (3,5 milliards d'euros pour 2019) |
- Dotation aux ARS pour le financement des actions et expérimentations en faveur de la performance, la qualité, la coordination, la permanence des soins, la prévention, la promotion de la santé et la sécurité sanitaire |
|
Autres prises en charge (1,9 milliards d'euros pour 2019) |
- Remboursements des soins des français à l'étranger - Dépenses médico-sociales hors du champ de la CNSA et de l'OGD (centres de cures ambulatoires en alcoologie, centres spécialisés de soins aux toxicomanes, appartements de coordination thérapeutique...) - Dotations de l'assurance maladie à des fonds et opérateurs intervenant dans le champ de la santé |
Source : Commission des affaires sociales, à partir des données transmises par la direction de la sécurité sociale (DSS) et de l'annexe 7 au PLFSS pour 2019.
b) Un volume de 17 milliards d'euros de prestations « hors Ondam »
Comme le note la Cour des comptes 19 ( * ) , 17,2 milliards d'euros de dépenses de prestations d'assurance maladie , soit environ 9 % des dépenses de la branche sont exclues du périmètre de l'Ondam en 2017.
Les prestations entrant dans le champ de l'Ondam représentent l'essentiel (93,6 %) des prestations servies par le régime général en 2018 20 ( * ) . Mais plusieurs prestations en espèces sont hors de l'Ondam : les pensions d'invalidité, les capitaux décès, les indemnités journalières de maternité (relevant de la branche maladie) ou encore les rentes servies aux personnes victimes d'un accident du travail ou souffrant d'une maladie professionnelle en cas d'incapacité permanente (relevant de la branche AT/MP).
Sont également en dehors du champ de l'Ondam :
- des charges accessoires liées aux prestations (telles que les dépréciations ou admissions en non-valeur de créances d'indus) ;
- la part des prestations médico-sociales à la charge de la Caisse nationale de solidarité pour l'autonomie (CNSA) et financée sur ses ressources propres, donnant lieu à des transferts à l'assurance maladie ;
- les dépenses d'action sociale et de prévention (hors celles conduites dans le cadre du FIR).
Les dépenses dans le champ de l'Ondam
Source : Commission des affaires sociales
Comme cela a été exposé à vos rapporteurs, quelle que soit la dynamique de ces dépenses, l'exclusion de certaines prestations de l'Ondam obéit à une logique : pour la direction de la sécurité sociale, les dépenses ne pouvant ou n'ayant pas vocation à faire l'objet d'une régulation n'ont pas lieu d'être dans l'Ondam , comme c'est le cas des indemnités journalières maternité ; certaines prestations relèvent en outre d'une nature différente du soin ou de la compensation temporaire de l'activité professionnelle, comme celles d'invalidité qui sont d'ailleurs rattachées dans certains régimes spéciaux, comme dans la fonction publique, aux prestations de retraite.
Les prestations hors Ondam en 2018
|
Montant (en millions d'euros) |
Évolution 2017-2018 (en %) |
|
|
Prestations d'invalidité |
6 490 |
2,5 |
|
Prestations d'incapacité permanente (AT-MP) |
4 347 |
1,2 |
|
Préretraite amiante (ACAATA) |
318 |
- 9,6 |
|
IJ maternité et paternité |
3 231 |
1,1 |
|
Soins des étrangers (conv. internationales) |
868 |
1,3 |
|
Actions de prévention |
455 |
0,8 |
|
Prestations légales décès |
105 |
2,6 |
|
Prestations extra-légales |
131 |
- 9,3 |
|
EMS à la charge de la CNSA |
1 368 |
1,6 |
|
EMS pour personnes handicapées hors OGD |
57 |
17,1 |
|
Autres, provisions, pertes sur créances |
167 |
- 19,9 |
|
Total prestations sociales hors Ondam |
17 536 |
1,2 |
Source : Comptes de la sécurité sociale, rapport de juin 2019 - EMS : établissements médico-sociaux
L'intégration dans l'Ondam de dépenses de prestations qui en sont aujourd'hui exclues, par la tentation de constituer un « jardin à la française », ne paraît pas constituer, à l'heure actuelle, un véritable enjeu .
Il n'en demeure pas moins que le périmètre de cet objectif gagnerait à être défini de manière plus explicite, et qu'une vision plus globale de certaines dépenses serait à rechercher.
c) La superposition de différents agrégats, une source de confusion et d'opacité sur la dynamique de la dépense de santé
L'Ondam n'est pas le cadre unique de suivi dans le temps de la dépense de santé.
Il se superpose avec d'autres agrégats dont les périmètres se recoupent partiellement mais dont les vocations sont différentes : l'Ondam est un instrument de pilotage et de régulation de la dépense de soins voté par le Parlement, tandis que les données statistiques retracent a posteriori la consommation de soins et de biens médicaux (CSBM) et la dépense courante de santé (DCS), laquelle comporte encore une autre « version » utile aux comparaisons internationales.
Le schéma suivant en retrace les différences de périmètres.
Si l'Ondam recouvre l'essentiel de la dépense publique de soins (98 % du financement public de la CSBM de manière stable dans le temps 21 ( * ) ), il ne retrace pas, d'une part, l'ensemble de l'effort public national de couverture des dépenses de soins , son champ recouvrant les seules dépenses entrant dans le champ des lois de financement de la sécurité sociale. C'est par exemple le cas des frais de soins qui incombent à l'Etat (aide médicale d'Etat, dépenses de prévention), des financements CMU-C 22 ( * ) ou des dépenses prises en charge par les collectivités territoriales (dépenses de prévention et de dépistage, protection maternelle et infantile...).
D'autre part, le champ exclusivement public de l'Ondam ne permet pas de retracer la contribution à la dépense de santé des organismes complémentaires d'assurance maladie et des ménages (reste à charge), et donc l'impact éventuel des reports de dépenses entre financeurs.
L'Ondam ne donne ainsi qu'une vision tronquée de la dépense de santé, ce qui rend nécessaire de le croiser avec d'autres analyses pour aboutir à un pilotage pertinent. C'est la raison pour laquelle l'annexe 7 au PLFSS portant sur l'Ondam retrace, en éclairage, des éléments publiés dans les comptes de la santé de la Drees sur la CSBM et la DCS . Il ne s'agit cependant que de données statiques , sans recoupement avec les choix guidant la construction de l'Ondam pour l'année à venir.
2. Une lisibilité réduite sur certaines dépenses qui nuit au pilotage de sujets stratégiques
a) Un suivi partiel, via l'Ondam, de la dépense médico-sociale
Comme le rappelle chaque année notre collègue Bernard Bonne, rapporteur du PLFSS pour le secteur médico-social, le financement des dépenses de soins des établissements et services médico-sociaux procède de plusieurs sources qui forment l'objectif global de dépenses (OGD), géré par la Caisse nationale de solidarité pour l'autonomie (CNSA) :
- les dépenses inscrites au titre des deux sous-objectifs de l'Ondam consacrés au secteur médico-social prennent la forme d'une dotation de l'assurance maladie venant abonder l'OGD ;
- la part restante vient des prélèvements spécifiques sur les ressources propres de la CNSA 23 ( * ) .
Ces deux parts représentent, en exécution 2017, respectivement près de 20 milliards et 1,3 milliard d'euros.
L'Ondam ne permet donc pas d'assurer un pilotage global de ces dépenses, puisqu'il n'en retrace qu'une vision tronquée. Or, comme le souligne la Cour des comptes 24 ( * ) , « ces deux catégories de ressources sont fongibles et l'ensemble des dotations aux établissements médico-sociaux qu'elles financent sont exécutées et comptabilisées par les régimes d'assurance maladie. De plus, les fonds propres de la CNSA sont alimentés par des excédents constitués sur la section consacrée au financement des établissements médico-sociaux, principalement financée par l'Ondam. »
Ces dotations n'intègrent pas, en outre, d'autres dépenses de soins liés à la dépendance et aux soins de longue durée ainsi que les dépenses des collectivités territoriales. De manière générale, le rapport issu de la concertation Grand âge et autonomie pilotée par Dominique Libault, remis au Gouvernement le 28 mars 2019, a ainsi souligné que « l'organisation actuelle du débat parlementaire ne permet pas de mettre en avant la contribution publique pour le grand âge et de statuer annuellement sur les priorités, les résultats et les transformations nécessaires de la politique du grand âge » : alors même que ces dépenses sont très dynamiques 25 ( * ) , « il n'existe pas de vision annuelle, régulière, intégrée et complète de l'effort public, retraçant l'ensemble des dépenses publiques consacrées à la perte d'autonomie des personnes âgées (État, sécurité sociale, collectivités territoriales) ».
Ce même constat peut être fait sur l'autre versant de la politique de l'autonomie qu'est la politique du handicap. Sur la base de ces constats, le rapport Libault propose de consacrer un « cinquième risque » lié à la perte d'autonomie dans le champ des lois de financement de la sécurité sociale, « dans la perspective d'un pilotage financier renforcé et d'un débat démocratique approfondi » .
Sans remettre en cause les compétences de la CNSA ou celles des conseils départementaux en ce domaine, ni enfreindre leur autonomie, vos rapporteurs estiment à tout le moins nécessaire, compte tenu des enjeux majeurs liés à l'évolution de ces dépenses, de réfléchir à des manières de disposer d'une vision plus globale des dépenses liées à la prise en charge de la dépendance que ne le permet à l'heure actuelle le suivi de l'Ondam.
Si la structure des lois de financement de la sécurité sociale ne leur permet pas de retracer des dépenses de l'État ou des collectivités territoriales, ces éclairages pourraient figurer dans les documents annexés.
|
Proposition n° 1 : Disposer, au moment de l'examen du PLFSS, d'une vision globale de l'effort public dédié à la prise en charge de la perte d'autonomie, afin de mettre en perspective les crédits inscrits à ce titre au sein de l'Ondam |
b) Des dépenses de prévention « éclatées » ou non identifiées
Un autre pan essentiel de la dépense de santé échappe à un réel pilotage via l'Ondam : la Cour des comptes a regretté, à plusieurs reprises, en particulier dans son rapport de novembre 2017 sur l'avenir de l'assurance maladie, le manque de vision globale des dépenses de prévention . Elle préconisait alors que celles-ci, éclatées entre le budget de l'État et l'assurance maladie, soient retracées dans un document de politique transversale et fassent l'objet d'un suivi consolidé et d'un bilan annuel. La Cour suggérait en outre que ces dépenses soient spécifiquement incluses dans la construction de l'Ondam sous la forme d'un sous-objectif et exonérées de mesures de régulation, ce qui se heurterait néanmoins à la difficulté à isoler, dans la dépense de soins, celle relevant spécifiquement de la prévention.
A cet égard, il faut souligner un effort pour compléter en ce sens l'annexe 7 au PLFSS : celle-ci a été étoffée des travaux pilotés par la Drees consistant à déterminer, au sein de la consommation de soins et de biens médicaux (CSBM), les soins relevant de la prévention ; ces travaux ont été publiés, en 2018, dans « Les comptes de la santé en 2017 ».
Il n'en demeure pas moins regrettable de ne pouvoir apprécier le « retour sur investissement » que représente la dépense de prévention.
|
Proposition n° 2 : Retracer dans un document de politique transversale État/Sécurité sociale l'ensemble des dépenses concourant à la prévention |
C. UNE APPROCHE DÉCORRÉLÉE DES BESOINS DE SANTÉ ?
1. La construction de l'Ondam : un exercice de prévision délicat
Compte tenu de la variabilité de certains postes de consommation de soins, la construction de l'Ondam constitue, de toute évidence, un exercice de prévision complexe et délicat.
Trois années s'écoulent entre la construction et le constat définitif d'un Ondam, ce qui laisse la place à divers aléas. L'objectif de l'année N est élaboré par la direction de la sécurité sociale à l'été de l'année N-1, alors que les données disponibles les plus récentes sur les dépenses constatées portent sur l'exercice N-2 et les cinq premiers mois de l'exercice N-1 extrapolés sur douze mois 26 ( * ) .
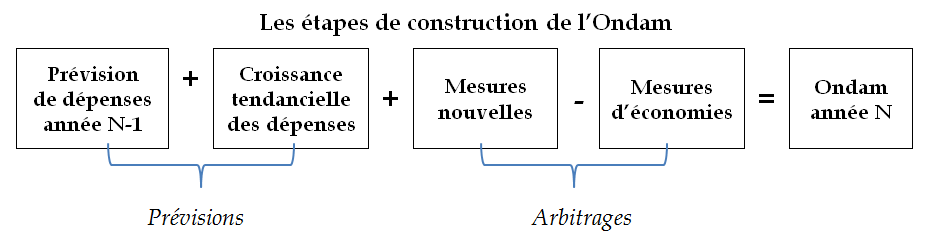
A partir de ces données, la fixation de l'Ondam peut se décomposer en plusieurs étapes :
- une étape de prévision, consistant à estimer quelle serait l'évolution spontanée des dépenses sans mesure particulière :
§ il s'agit d'abord de déterminer le socle de dépenses ou « base » : le point de départ de la construction de l'objectif de l'année N est le montant voté, par sous-objectif, de l'année N-1 corrigé le cas échéant de nouvelles prévisions et de changements éventuels de périmètre ;
§ s'y ajoute ensuite l' évolution spontanée des dépenses (le « tendanciel ») avant toute mesure nouvelle ;
- une étape d'arbitrage, consistant à intégrer les mesures d'inflexion des dépenses à la hausse ou à la baisse :
§ les dépenses supplémentaires liées au financement de mesures nouvelles (mise en oeuvre et montée en charge des conventions ou, pour l'hôpital, revalorisation du point de la fonction publique, revalorisations catégorielles ...) ;
§ le calcul enfin du montant d'économies sur la tendance nécessaire à l'atteinte du taux-cible retenu de progression des dépenses (objectifs de maîtrise médicalisée des dépenses, de maîtrise des volumes ou de rationalisation de l'offre de soins...)
Ces différentes étapes peuvent se résumer dans le schéma suivant.
Il faut toutefois préciser, comme le rappelle la Cour des comptes 27 ( * ) , que ces étapes ne sont pas toujours distinguées dans les faits .
Ainsi l'évolution tendancielle des charges des établissements de santé est encore appréciée de façon imprécise selon la Cour, puisque dans bien des cas ne sont pas distingués les effets reports, les mesures nouvelles et les évolutions de la structure des dépenses. Quant aux dépenses médico-sociales, aucune méthode de calcul de tendanciel n'est utilisée : leur taux d'évolution reste estimé par approximation , en majorant les dépenses constatées des mesures nouvelles et de l'inflation.
2. Une évaluation du « tendanciel » de dépenses jugée opaque : avancer vers une méthodologie partagée
Parmi les différentes étapes de construction de l'Ondam, celle consistant à évaluer le tendanciel des dépenses, c'est-à-dire leur croissance spontanée en dehors de toute action particulière, est des plus complexes.
Sa méthodologie, s'agissant des deux principaux sous-objectifs de l'Ondam, s'appuie sur l'expertise de plusieurs administrations, d'après les indications transmises par la direction de la sécurité sociale et la direction générale de l'offre de soins retracées dans l'encadré ci-après.
|
L'évaluation du « tendanciel » de dépenses : le fruit d'une collaboration entre plusieurs administrations ou instances • Pour les soins de ville , ces travaux sont réalisés chaque année par la direction de la sécurité sociale en collaboration avec la Cnam, la direction générale du Trésor et la direction du budget. L'estimation repose notamment sur des méthodes statistiques labellisées par l'INSEE, appliquées à des séries mensuelles de données constituées par la Cnam depuis 1994. Il s'agit de : - décomposer l'effet sur la croissance de la structure calendaire ; - expliciter les hypothèses de croissance des dépenses portée par l'augmentation des patients souffrant d'une affection de longue durée ; - préciser les effets sur le volume de la pénétration des médicaments génériques et de la maîtrise médicalisée ; pour le médicament, un travail de prospective est réalisé pour anticiper les chocs d'innovation pharmaceutique ou les dates d'entrée dans les remboursements et, pour les spécialités des plus chères, prévoir la clientèle cible et les prix finaux potentiels. Comme le constate la Cour des comptes, l'évaluation est réalisée en mai de l'année N-1 sur la base de données de soins de janvier N-1. Elle ne prend donc pas en compte les variations conjoncturelles de l'exercice N-1. • Pour les établissements de santé , les travaux sont conduits par la direction de la sécurité sociale en collaboration avec la direction générale de l'offre de soins (DGOS) et l'agence technique de l'information sur l'hospitalisation (ATIH). Il s'agit de recenser et d'estimer les évolutions de charges ayant vocation à être couvertes par l'assurance maladie qui impacteront ces établissements, en fonction notamment d'une projection de l'activité pour l'année à venir. A noter qu'un changement de méthodologie s'est appliqué à compter de l'exercice 2015 dans l'évaluation de l'impact de la hausse d'activité sur les charges variables des établissements. L'augmentation d'un point d'activité entraîne 1 point de charges supplémentaires sur l'assiette de charges médicales et hôtelières directement liées à l'activité (soit 28 % de ces charges), et l'augmentation d'un point d'activité n'entraine que 0,7 point de charges supplémentaires sur l'assiette des dépenses de personnels permanents (soit 81 % du total de la masse salariale). |
Cette « projection de tendance » présente un caractère d'abord technique, puisqu'elle ne fait pas intervenir a priori une analyse de l'utilité de la croissance anticipée de dépenses. Elle concentre néanmoins un certain nombre de critiques , notamment quant à son opacité et sa déconnexion perçue avec la réalité du terrain .
S'agissant du médicament, les représentants du Leem ont ainsi dénoncé une « construction artificielle du tendanciel » dont ils avaient notamment jugé le niveau excessif (7 %) dans la construction du PLFSS pour 2019. Selon eux, il paraît fondé sur « une construction ex post : le niveau d'économie attendue pour le médicament semble davantage être utilisé comme un prérequis plutôt que comme le résultat d'une construction analytique » .
Or, la fixation du tendanciel n'est pas sans enjeu puisque ces estimations forment le socle de la détermination des économies nécessaires à la réalisation de l'objectif cible , qui sont d'autant plus importantes que le « tendanciel » est élevé.
Pour les médicaments, cela joue sur la pression sur les prix dans les négociations entre les entreprises pharmaceutiques et le comité économique des produits de santé (CEPS). Pour les établissements de santé, les prévisions d'activité peuvent donner lieu à des mesures de régulation des tarifs au moment de la campagne tarifaire 28 ( * ) .
Par nature, le « tendanciel » des dépenses est inobservable à titre rétrospectif, le régulateur intervenant chaque année pour maîtriser la dépense.
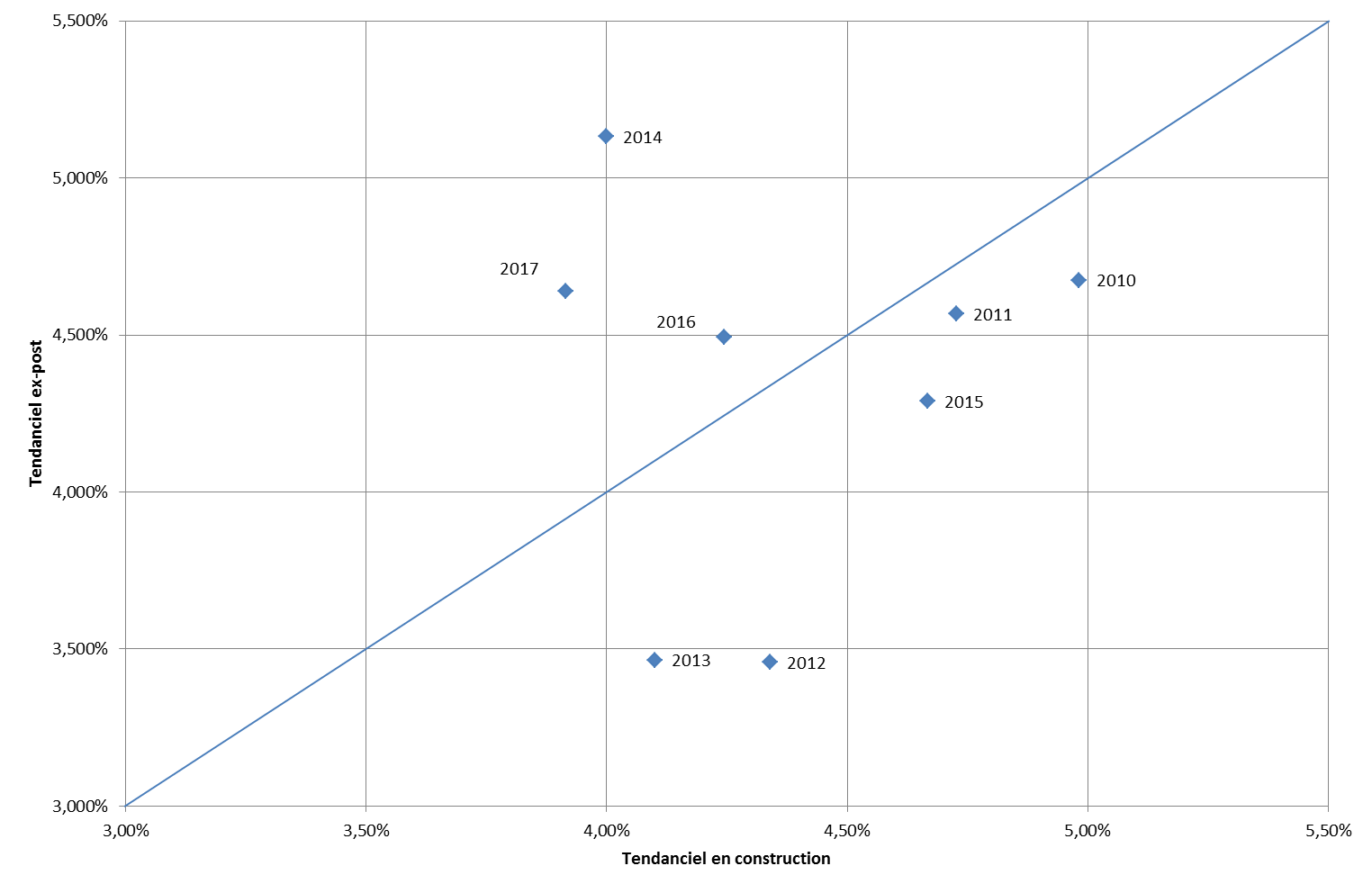
La direction de la sécurité sociale a toutefois procédé en 2017 à une comparaison entre les tendanciels utilisés en construction initiale de l'Ondam et leur réalisation , pour le sous-objectif soins de ville.
Le schéma suivant retrace les écarts ainsi constatés.
Comparaison entre le tendanciel en construction et le
tendanciel
ex post
(sous-objectif soins de ville)
Source : DSS. Lecture : pour 2010, le tendanciel était évalué à près de 5 % lors de la construction de l'Ondam « soins de ville » et a été évalué ex post à un niveau légèrement inférieur (de l'ordre de 4.7 %). Inversement, le tendanciel utilisé en construction s'est révélé, ex post, sous-évalué en 2014, 2016 et 2017.
Comme le note la direction de la sécurité sociale, les « surprises » les plus importantes relevées ex post résultent de chocs non anticipés, par exemple des variations sur les dépenses d'indemnités journalières dont l'ampleur reste pour une large part incomprise, notamment du fait de l'impossibilité à relier, en raison du secret médical, la prescription d'IJ et son motif. C'est également le cas des innovations pharmaceutiques compte tenu d'une prévisibilité faible de leur arrivée sur le marché et des aléas liés à la stratégie des laboratoires.
A cet égard, il faut d'ailleurs souligner que l'évaluation des dépenses de médicaments est réduite du fait du système des remises fixées par convention entre le CEPS et les laboratoires pharmaceutiques : une partie de ces remises peut concerner rétroactivement des exercices passés, par exemple pour les produits qui étaient sous autorisation temporaire d'utilisation ; jusqu'à présent, les remises payées au titre des exercices antérieurs sont rattachées aux Ondam correspondants, ce qui manque de lisibilité.
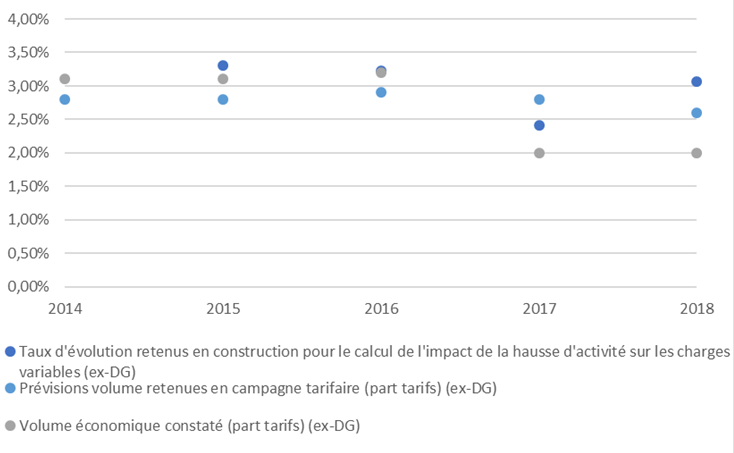
Pour l'hôpital, la direction générale de l'offre de soins (DGOS) a par ailleurs transmis à vos rapporteurs une analyse comparée entre les volumes d'activité retenus en construction de l'Ondam (septembre N-1), pour la campagne tarifaire (février N) et ceux constatés in fine (mars N+1) 29 ( * ) .
Le graphe suivant traduit une surévaluation constatée en exécution en 2017 comme 2018 ( cf. II).
Prévisions d'activité et évolution du volume économique liés aux séjours hospitaliers (secteur public et secteur privé non lucratif, dit « ex-DG »)
Source : DGOS
Sans nier la complexité de l'exercice et la rigueur des analyses sur lesquelles reposent les évaluations auxquelles procèdent les administrations concernées, vos rapporteurs constatent que les informations contenues en annexe au PLFSS demeurent relativement sommaires sur la méthode de construction du tendanciel et les hypothèses la sous-tendant.
Sur la base de ces mêmes constats, la commission des affaires sociales avait adopté un amendement dans le cadre du projet de loi de programmation des finances publiques pour demander au Gouvernement de préciser la méthodologie de construction pour cette évolution tendancielle 30 ( * ) . Le rapporteur général, notre collègue Jean-Marie Vanlerenberghe l'avait retiré en séance publique au profit d'un engagement du ministre en charge des comptes publics, Gérald Darmanin, à donner au Parlement les informations nécessaires lors de l'examen du projet de loi de financement de la sécurité sociale 31 ( * ) , ce qui n'a pas jusqu'alors été suivi d'effet.
Il serait par ailleurs opportun de fonder cette évaluation sur une méthodologie partagée avec les acteurs, notamment en ce qui concerne le poste médicament et le secteur hospitalier.
Dans ce dernier cas, la méthodologie ne repose pas sur une analyse suffisamment fine des tendances de fond de l'activité hospitalière, dans ses différentes composantes 32 ( * ) .
|
Proposition n° 3 : Rendre plus transparentes les hypothèses sous-tendant la construction de l'Ondam, en particulier la décomposition du « tendanciel » des dépenses, sur la base d'une méthodologie partagée avec l'ensemble des acteurs. Affiner l'évaluation des prévisions d'activité hospitalière par sous-champs d'activité |
3. Des plans d'économies ambitieux mais peu suivis dans le temps
Les mesures d'« économies » à réaliser pour contenir la progression des dépenses, compte tenu de leur croissance tendancielle, dans le taux cible de l'Ondam voté, sont retracées chaque année en annexe 7 au PLFSS.
Cette phase permet d'identifier les marges d'efficience et les priorités des actions de maîtrise de la dépense de santé . Comme le relevait le HCAAM dans son rapport annuel 2011 précité, « bien conduite et bien explicitée, cette phase de recherche et d'évaluation des futures « économies sur la tendance » peut être un moment décisif et illustratif des choix de priorité collectifs et des recherche d'optimisation de la dépense de santé » .
Ces mesures d'économies représentent chaque année des montants conséquents : schématiquement, leur volume est équivalent à celui des dépenses supplémentaires résultant de la progression de l'Ondam.
Économies sur la tendance à réaliser pour tenir l'Ondam voté, compte tenu de l'évaluation du tendanciel de dépenses et du taux de l'Ondam voté
|
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
|
|
Tendanciel (%) |
4,1 |
4,1 |
3,8 |
3,9 |
3,6 |
4,3 |
4,5 |
4,5 |
|
Ondam voté (%) |
2,6 |
2,7 |
2,4 |
2,1 |
1,7 |
2,2 |
2,3 |
2,5 |
|
Quantum d'économie (en milliards d'euros) |
2,2 |
2,41 |
2,41 |
3,19 |
3,41 |
4,05 |
4,17 |
3,83 |
Source : Annexes 7 aux PLFSS
La présentation des mesures d'économies à l'annexe 7 du PLFSS, sous la forme d'un tableau ( cf. ci-après) accompagné de très brefs commentaires, demeure toutefois lacunaire.
Présentation des économies dans le PLFSS pour 2019
(en millions d'euros)
|
Structuration de l'offre de soins |
910 |
|
Structurer des parcours de soins efficients (chirurgie ambulatoire, alternatives à l'hospitalisation, réduction des hospitalisations évitables...) |
210 |
|
Améliorer la performance interne des établissements de santé et médico-sociaux |
700 |
|
Optimisation des achats et autres dépenses |
415 |
|
Rééquilibrage de la contribution de l'Ondam aux dépenses médico-sociales |
235 |
|
Améliorer la performance interne des établissements médico-sociaux |
50 |
|
Pertinence et efficience des produits de santé et remises |
1 360 |
|
Prix nets des médicaments en ville |
700 |
|
Prix nets des dispositifs médicaux en ville |
150 |
|
Évolution des prix nets des médicaments de la liste en sus |
260 |
|
Évolution des prix nets des dispositifs médicaux de la liste en sus |
50 |
|
Remises sur nouveaux produits |
200 |
|
Pertinence et qualité des actes et des produits de santé |
895 |
|
Pertinence et adaptation tarifaire de la biologie |
120 |
|
Pertinence et adaptation tarifaire de la radiologie |
85 |
|
Pertinence et adaptation tarifaire sur les autres actes |
190 |
|
Maîtrise médicalisée et structure de prescription des produits de santé (volume, génériques, biosimilaires) |
500 |
|
Pertinence et efficience des prescriptions d'arrêts de travail et transports |
335 |
|
Transports |
135 |
|
Indemnités journalières |
200 |
|
Contrôle et lutte contre la fraude |
90 |
|
Autres mesures |
240 |
|
Participation des organismes complémentaires au financement de la convention médicale |
50 |
|
Gestion dynamique du panier de soins remboursé |
190 |
|
TOTAL |
3 830 |
Source : Annexe 7 au PLFSS pour 2019
Des biais sont relevés chaque année par la Cour des comptes comme par votre commission à l'occasion de l'examen du PLFSS.
D'une part, y figurent des mesures de portée diverse, pour lesquelles la qualification d'économie est parfois trompeuse . C'est notamment le cas quand il s'agit de mesures de recettes ou consistant à reporter des dépenses sur d'autres financeurs (par exemple pour 2018 le relèvement du forfait journalier hospitalier à la charge des organismes complémentaires d'assurance maladie, et, pour 2019, le relèvement de la participation des Ocam au financement de la convention médicale ou encore la réduction de la contribution au financement des établissements médico-sociaux en raison d'un prélèvement sur les réserves de la CNSA) ou de mesures consistant en des contractions de dépenses mais également de recettes (par exemple la modification du taux de cotisation des professionnels de santé comptabilisée comme une mesure d'économie en 2016, 2017 et 2018).
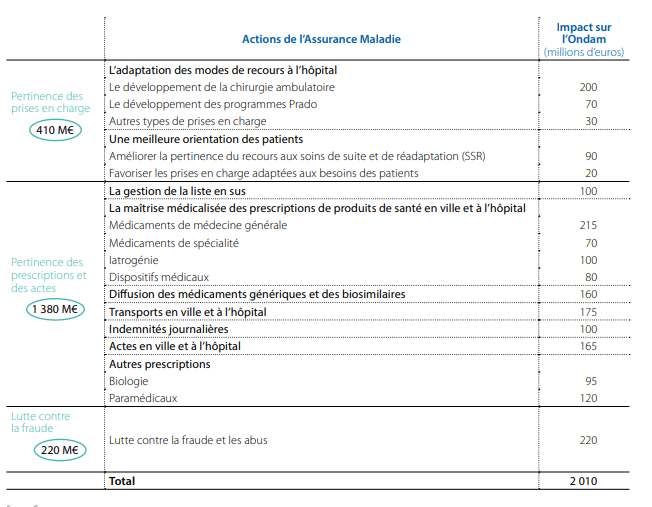
D'autre part, la documentation ex ante et, surtout, ex post de ces mesures demeure très partielle . Seul le rapport annuel « Charges et produits » des caisses d'assurance maladie, prévu par la loi du 13 août 2004 33 ( * ) , fournit des analyses sur les moteurs de la dynamique de progression des dépenses ainsi que des propositions chiffrées et détaillées sur les actions de maîtrise médicalisée à conduire pour l'année suivante. Cela ne concerne toutefois que les actions fondées sur des leviers propres à l'assurance maladie 34 ( * ) , dont le montant d'après les évaluations-cibles est passé de 700 millions d'euros en 2015 à 2 milliards d'euros pour 2019. Pour autant, comme le montre le tableau suivant, les propositions de l'assurance maladie ne se recoupent pas totalement avec les choix de mesures d'économies finalement retenus pour la construction de l'Ondam, sans que les écarts constatés sur différents postes ne soient étayés.
Récapitulatif des économies attendues des actions de l'assurance maladie en 2019
Source : Cnam - rapport « charges et produits » pour 2019, juillet 2018.
De même, seules les actions relevant de la maîtrise médicalisée sont chiffrées ex post , en comparant l'objectif par poste à son taux de réalisation .
Certes, par définition et comme pour la projection de tendance, le « rendement » des mesures d'économies n'est pas toujours observable. Il se déduit globalement du respect ou non de l'Ondam. Pour autant, dès lors que les économies sur l'Ondam sont censées s'inscrire dans un programme pluriannuel, en l'occurrence sur la période 2018-2022 après le « plan Ondam » 2015-2017, il est regrettable de ne pas disposer d'une nomenclature constante facilitant les comparaisons d'une année sur l'autre et d'un suivi dans le temps permettant d'apprécier la crédibilité des mesures annoncées ainsi que la pertinence des efforts demandés.
|
Proposition n° 4 : Clarifier la présentation des mesures d'économie sur l'Ondam : sortir des « économies » attendues les mesures qui n'en sont pas ; détailler les mesures déployées pour atteindre les objectifs fixés ; mettre en regard du quantum d'économies le montant des dépenses associées Proposition n° 5 : Renforcer le suivi ex post des mesures d'économies en définissant une méthodologie d'évaluation |
II. L'ONDAM, LEVIER D'UNE RÉGULATION BUDGÉTAIRE À COURTE VUE DE PLUS EN PLUS CONTESTÉE : REDONNER DU SENS ET DE LA VISIBILITÉ AUX ACTEURS DU SYSTÈME DE SANTÉ
A. LE RESPECT DE L'ONDAM, À QUEL PRIX ? UNE CONFIANCE À REFONDER
1. Un respect global de l'objectif qui masque des évolutions différenciées entre les soins de ville et l'hôpital
Le respect global de l'Ondam depuis 2010 masque des évolutions différenciées entre ses deux principales composantes : les dépenses de soins de ville d'un côté, les dépenses afférentes aux établissements de santé de l'autre. Les tendances observées sur la période 2010-2018 sur ces deux sous-objectifs montrent des trajectoires inversées :
- après s'être établies systématiquement en dessous de l'objectif fixé (sous-exécution) entre 2010 et 2014, avec des écarts parfois importants (1,3 milliard d'euros en 2013) 35 ( * ) , les dépenses de soins de ville connaissent une sur-exécution systématique depuis 2015 ;
- parallèlement, les dépenses relatives aux établissements de santé , après avoir dépassé l'objectif initial en 2008 et 2009, sont en exécution systématiquement inférieures à l'objectif initial voté depuis 2010 , soit du fait de dépassements plus que compensés par des annulations de crédits mis en réserve soit en raison d'une sous-exécution.
Ce sont en cumul sur la période 2010-2018 près de 3 milliards d'euros d'écart entre l'objectif initial de dépenses voté pour les établissements de santé et les dépenses exécutées.
Les écarts constatés en exécution
par rapport à l'objectif initial
voté en loi de financement
pour les sous-objectifs ville et hôpital
en millions d'euros
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
|
|
Soins de ville |
- 430 |
- 600 |
- 950 |
- 1 300 |
- 300 |
+ 485 |
+ 760 |
+ 620 |
+270 |
|
Établissements de santé |
- 150 |
- 230 |
- 100 |
- 400 |
- 700 |
- 185 |
- 385 |
- 560 |
- 325 |
Source : Comptes de la sécurité sociale - pour les établissements de santé, les écarts sont appréciés après application éventuelle de mesures de régulation (annulation de crédits gelés).
Pour 2014, l'écart est calculé au regard de l'objectif voté en LFSS pour 2014 (cet objectif a ensuite été rectifié, à la baisse, en loi de financement rectificative).
Sur la base des trois derniers exercices, à Ondam global inchangé (hors changement de périmètre), ces évolutions ont conduit à rectifier, dans la deuxième partie de la loi de financement portant sur l'exercice de l'année en cours, la ventilation des dépenses entre ces deux sous-objectifs, pour ajuster les prévisions en fonction des éléments disponibles sur les risques de dépassement des sous-enveloppes en cours d'exécution.
Évolution de l'objectif de dépenses voté et de l'objectif rectifié pour les sous-objectifs relatifs aux soins de ville et aux établissements de santé
en milliards d'euros
|
2016 |
2017 |
2018 |
||||
|
voté |
rectifié |
voté |
rectifié |
voté |
rectifié |
|
|
Soins de ville |
84,3 |
84,6 |
86,6 |
86,8 |
88,9 |
89,5 |
|
Établissements de santé |
77,9 |
77,9 |
79,2 |
79,0 |
80,7 |
80,5 |
Source : LFSS
Ces ajustements contribuent à affecter la crédibilité de l'Ondam initial et à réduire la visibilité sur les financements des établissements de santé, revus à la baisse en 2017 comme en 2018.
Ces décisions sont intervenues en 2017 comme 2018 dans un contexte de fragilisation de la situation financière des établissements de santé. D'après la Drees 36 ( * ) , le déficit des hôpitaux publics s'établirait (d'après les données provisoires des comptes financiers) à 567 millions d'euros en 2018 , soit un peu moins qu'en 2017 (743 millions d'euros) mais très supérieur à celui observé en 2016 (188 millions d'euros) ; près de six établissements sur dix sont déficitaires (57 %, après 59 % en 2017).
Pour 2017, la Cour des comptes relevait ainsi que, pour la première fois depuis 2011, « le respect de l'Ondam ne s'accompagne pas d'une réduction des déficits combinés de l'assurance maladie et des hôpitaux publics » , qui, pris ensemble, dépassent ceux de 2016 (5,7 contre 5,2 milliards d'euros) 37 ( * ) .
Le respect de l'objectif global s'accompagne ainsi sur les derniers exercices d'une dégradation, ou pour le moins d'une situation préoccupante, de la situation financière des hôpitaux publics .
Dans ce contexte, vos rapporteurs réitèrent une demande formulée chaque année lors de l'examen du PLFSS, qui rejoint une préconisation de la Cour des comptes 38 ( * ) , de disposer dans l'annexe sur l'Ondam d'une vision consolidée de la situation financière du système de santé, avec les montants du déficit et de la dette hospitalière.
La loi de programmation des finances publiques a prévu la remise au Parlement, au plus tard le 15 octobre de chaque année, d'un rapport sur la situation financière des établissements publics de santé pour le dernier exercice clos 39 ( * ) . Ce rapport n'a toutefois pas été transmis lors de l'examen du PLFSS pour 2019, et ne l'avait jamais été avant 2018 en dépit d'une disposition similaire inscrite dans la loi de programmation pour 2014-2018.
|
Proposition n° 6 : Mettre en regard de l'Ondam hospitalier la situation financière des établissements publics de santé |
2. Une asymétrie des mécanismes de régulation qui fragilise l'adhésion des acteurs : un enjeu d'équité
Dans son rapport annuel de 2011 précité analysant l'Ondam, le HCAAM appelait à faire preuve d'une « grande vigilance (...) quant à l'équité de la répartition de l'effort, dans la « tenue » de l'objectif de dépenses. La tenue de l'Ondam ne doit pas conduire à faire peser des pressions déséquilibrées sur les différents secteurs, par le seul effet « mécanique » de l'efficacité plus immédiate de certains outils. C'est une condition absolue d'équité dans la démarche, qui est elle-même une condition absolue de l'adhésion de tous à son principe ».
Vos rapporteurs ne peuvent que souscrire à cet objectif de juste répartition de l'effort qui conserve une grande actualité.
En effet, la bonne compréhension et l'adhésion partagée aux mécanismes de régulation sur lesquels s'appuie le respect de l'Ondam voté apparaissent aujourd'hui fragilisées .
a) Une régulation infra-annuelle qui pèse essentiellement sur les établissements de santé et médico-sociaux
Les représentants des fédérations hospitalières entendus par vos rapporteurs ont été unanimes pour dénoncer l' asymétrie des mécanismes de régulation des dépenses, qu'ils perçoivent comme une source d'iniquité entre les acteurs du système de santé : selon eux, si tous sont solidaires de l'objectif, seuls quelques-uns - au premier rang desquels les établissements de santé - sont de facto « responsables de l'atterrissage ».
La principale explication tient à la différence même de nature des modes de financement des acteurs de santé : enveloppe limitative pour les établissements de santé comme pour les établissements et services médico-sociaux 40 ( * ) , contre enveloppe ouverte pour les soins de ville.
L'application depuis 2010 des mises en réserve prudentielles (à hauteur de 0,3 % des dotations) constituées en début d'exercice est retracée dans le tableau suivant.
Les crédits mis en réserve et annulés dans le champ de l'Ondam
en millions d'euros
|
Etablissements de santé |
Etablissements médico-sociaux |
FIR |
Autres |
Total |
||
|
2010 |
Mises en réserve initiales |
525 |
100 |
625 |
||
|
Mises en réserve mobilisées (M€) (M€) |
525 |
100 |
625 |
|||
|
2011 |
Mises en réserve initiales |
400 |
100 |
30 |
530 |
|
|
Mises en réserve mobilisées (M€) (M€) |
338 |
0 |
0 |
338 |
||
|
2012 |
Mises en réserve initiales |
415 |
100 |
30 |
545 |
|
|
Mises en réserve mobilisées (M€) (M€) |
415 |
0 |
30 |
445 |
||
|
2013 |
Mises en réserve initiales |
340 |
100 |
75 |
30 |
545 |
|
Mises en réserve mobilisées (M€) (M€) |
225 |
0 |
75 |
30 |
330 |
|
|
2014 |
Mises en réserve initiales |
340 |
100 |
75 |
30 |
545 |
|
Mises en réserve mobilisées (M€) (M€) |
199 |
100 |
75 |
30 |
404 |
|
|
2015 |
Mises en réserve initiales |
402 |
90 |
30 |
25 |
547 |
|
Mises en réserve mobilisées (M€) (M€) |
240 |
90 |
30 |
25 |
385 |
|
|
2016 |
Mises en réserve initiales |
367 |
121 |
40 |
30 |
558 |
|
Mises en réserve mobilisées (M€) (M€) |
251 |
121 |
40 |
30 |
442 |
|
|
2017 |
Mises en réserve initiales |
412 |
145 |
35 |
10 |
602 |
|
Mises en réserve mobilisées (M€) (M€) |
16 |
75 |
35 |
10 |
146 |
|
|
2018 |
Mises en réserve initiales |
415 |
152 |
45 |
13 |
625 |
|
Mises en réserve mobilisées (M€) (M€) |
0 |
117 |
45 |
13 |
175 |
|
|
2019 |
Mises en réserve initiales |
416 |
150 |
25 |
10 |
601 |
|
- |
- |
- |
- |
- |
Source : DSS
Pour les établissements de santé, le coefficient prudentiel sur les tarifs 41 ( * ) a en outre été fixé à 0,7 % en 2018 et 2019.
Au total, ce mécanisme s'est révélé, pendant plusieurs années, comme un dispositif « perdant-perdant » pour l'hôpital :
- certaines années, comme entre 2011 et 2014, la sous-exécution globale de l'Ondam hospitalier ou le dépassement de certaines de ses composantes (avant mobilisation des mises en réserve) se sont accompagnés de la non délégation, en fin d'exercice, de tout ou partie des crédits mis en réserve, ce qui a conduit dans tous les cas à une sous-exécution au regard du sous-objectif voté et de l'Ondam total ;
- d'autres années, comme en 2015 et 2016, le dépassement de l'enveloppe des soins de ville a conduit à des annulations de dotations aux établissements de santé ou médico-sociaux initialement mises en réserve afin de garantir le respect de l'Ondam total.
Vos rapporteurs saluent la décision, pour les exercices 2017 et 2018, compte tenu du ralentissement constaté de l'activité hospitalière, de reverser aux établissements de santé des crédits mis en réserve , à hauteur de 150 millions d'euros arbitrés en novembre 2017 puis d'une dotation complémentaire de 250 millions d'euros en février 2018 42 ( * ) . De même, 300 millions d'euros ont été reversés en mars 2019 pour l'exercice 2018 et, au total, l'ensemble des crédits mis en réserve ont été « dégelés ». Ces décisions ont permis de réduire la contribution unilatérale de l'Ondam hospitalier à la tenue de l'Ondam total.
Toutefois, ces arbitrages tardifs font peser une incertitude sur le montant des dotations effectivement délégués aux établissements de santé, ce qui constitue un frein à la stabilité et à la lisibilité dont ceux-ci ont besoin , pour piloter leur activité ou décider d'investissements.
Pour la première fois dans le cadre du PLFSS pour 2019 , le Gouvernement a indiqué appliquer, de manière symétrique, une réserve prudentielle sur l'enveloppe « soins de ville » , à hauteur de 120 millions d'euros. Cette décision répond à des intentions louables en termes de répartition de l'effort. Cependant, elle a de quoi laisser vos rapporteurs sceptiques, en l'absence d'outils de régulation opérationnels aux mains de l'assurance maladie.
Concrètement, cette réserve prudentielle revient à augmenter l'objectif de dépenses en décidant de mesures d'économies supplémentaires à hauteur du même montant. Il s'agit de donner une marge de sécurité en vue de couvrir un éventuel dépassement constaté en cours d'exécution sur un poste, sans affecter les tarifs des professions de santé ou revenir sur les conventions signées.
b) Le recours prépondérant à des leviers de régulation par les prix qui affectent à des degrés variables les différents secteurs de l'offre de soins
Pour les établissements de santé, les prévisions d'activité sous-tendant l'Ondam ont un impact direct sur la « contrainte tarifaire » arbitrée lors de la campagne tarifaire qui a lieu chaque année en février-mars et donne lieu à la publication d'un arrêté.
La construction tarifaire pour l'année N est réalisée en tenant compte de l'exécution de l'année N-1 et de la croissance attendue de l'activité pour l'année N. En dehors des enveloppes « fermées » de dotations (Migac, dotation annuelle de financement, Fmespp), les enveloppes dites « ouvertes » financées à l'activité sont régulées par un dispositif prix-volume : le volume d'activité anticipé peut justifier une minoration des tarifs hospitaliers, dans l'objectif de respecter l'Ondam hospitalier voté.
L'évolution des tarifs hospitaliers est retracée ci-après 43 ( * ) .
Évolution moyenne annuelle des tarifs hospitaliers
|
2014 |
2015 |
2016 |
2017 |
2018 |
|
|
Taux d'évol. |
0 % |
- 0,65 % |
- 1 % |
- 0,9 % |
- 0,5 % |
Source : DGOS
En 2019, pour la première fois depuis dix ans, les tarifs hospitaliers marquent une progression : c'est un signal positif, même si cette hausse est limitée à + 0,2 % pour l'activité de médecine, chirurgie et obstétrique.
La maîtrise des dépenses de produits de santé, plus spécifiquement celles de médicaments, a apporté en outre une contribution importante à l'exercice de régulation .
Plusieurs mécanismes contribuent à cette régulation : en plus de la régulation par les prix , qui repose sur l'action du comité économique des produits de santé (CEPS) et des conventions qu'il passe avec les entreprises pharmaceutiques, le secteur du médicament fait l'objet de mécanismes de régulation spécifiques, via les « clauses de sauvegarde » qui ont été l'objet de nombreuses refontes au cours des dernières années 44 ( * ) , la dernière en date étant intervenue dans la loi de financement de la sécurité sociale pour 2019 45 ( * ) . Ces clauses se déclenchent (par une contribution à la charge des entreprises exploitant des spécialités pharmaceutiques remboursables) lorsque le chiffre d'affaires du médicament (auparavant sa croissance) atteint un niveau incompatible avec les objectifs de remboursements prévus dans le cadre de l'Ondam.
Ces dispositifs conjugués ont produit une certaine efficacité.
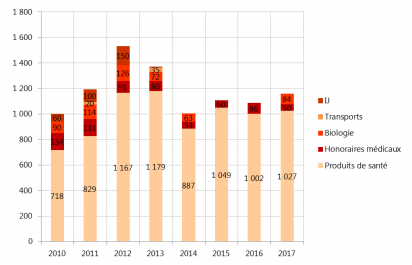
Comme le montre une étude publiée dans les Comptes de la sécurité sociale en juin 2018 46 ( * ) , les dépenses de médicaments relevant de l'enveloppe soins de ville ont évolué, entre 2010 et 2017, de 1,6 % quand les dépenses totales du sous-objectif augmentaient de 16,6 %. Elles sont ainsi restées quasiment stables sur la période, passant de 22,16 à 22,51 milliards d'euros. Seule l'année 2014, avec l'arrivée des traitements innovants contre l'hépatite C, a constitué une exception à cette relative atonie avec une croissance des remboursements de médicaments portée à 5,4 % contre 0,3 % en moyenne entre 2010 et 2013. Dans le même temps, les dépenses de dispositifs médicaux comme celles liées aux honoraires paramédicaux ont augmenté de près de 40 %.
Des tombées de brevets et le soutien au développement des médicaments génériques ont contribué à réduire la dépense de médicaments, impactée par 7,3 milliards d'économies sur la période 2010-2017 .
Le graphe suivant montre ainsi la part prépondérante du poste « produits de santé » - au sein duquel le médicament est le principal contributeur - dans les baisses de prix constatées par poste de l'Ondam « soins de ville » entre 2010 et 2017.
Baisses de prix ou des tarifs par poste du sous-objectif « soins de ville » (hors maîtrise médicalisée)
en millions d'euros
Source : Les Comptes de la sécurité sociale - juin 2018 (fiche éclairage 3.7)
Concernant les autres secteurs des soins de ville , il n'existe pas de leviers directs de maîtrise de la dépense en cours d'exercice .
Les accords de modération dans le secteur de la biologie médicale , signés en 2013 avec les syndicats de professionnels, sont toutefois une exception .
Le protocole pluriannuel fixe le taux d'évolution des dépenses à + 0,25 % par an et définit les processus permettant de rester dans cette limite, par le biais notamment d'ajustements prix-volumes (baisses tarifaires). La renégociation de cet accord à compter de 2020 fait néanmoins l'objet de tensions avec les représentants de la profession, en raison des importantes baisses tarifaires imposées au secteur par l'assurance maladie.
De nombreuses mesures de régulation de la dépense, plus indirectes, existent pour autant. Celles-ci sont développées chaque année dans le rapport « Charges et produits » de l'assurance maladie : il s'agit notamment de renforcer l'efficience des prescriptions et des prises en charge (par exemple à travers de nouveaux modes de rémunération comme la ROSP ou des dispositifs d'intéressement), de développer des alternatives à l'hospitalisation, de mettre en place des actions de maîtrise des prescriptions (dans le cadre de mises sous objectifs concernant notamment les arrêts de travail ou de la mise sous accord préalable), etc.
La régulation s'exerce en outre, et à titre principal, via les conventions tarifaires, avec de fait un impact direct sur le revenu des professionnels de santé.
3. Inscrire l'Ondam dans la pluriannualité
a) Une trajectoire pluriannuelle encore théorique
Comme le relevait en 2010 le rapport Briet précité sur le pilotage des dépenses d'assurance maladie, « les évolutions « tendancielles » des dépenses d'assurance maladie s'inscrivent dans des dynamiques qui ne sont pas limitées à un seul exercice. L'impact des mesures correctrices ou, à l'inverse, des mesures nouvelles , se fera également sentir dans les années ultérieures. Enfin, la politique de santé publique a un impact de moyen terme sur les dépenses qu'une gestion prudente se doit de faire apparaître. Toutes ces raisons justifient une régulation des dépenses qui s'inscrivent dans un cadre pluriannuel . »
De fait, des avancées ont conduit à inscrire l'Ondam dans une forme de pluriannualité :
- d'une part, les lois de programmation des finances publiques en fixent une trajectoire à l'horizon de trois ans , exprimée en montant à ne pas dépasser : cette trajectoire a été fixée pour 2018 à 2020 47 ( * ) (de 195,2 à 204,3 milliards d'euros courants) et s'entend à périmètre constant, conformément à une méthodologie décrite dans le rapport annexé ou « Charte de l'Ondam » ;
- d'autre part, la loi organique n° 2010-1380 du 13 novembre 2010 relative à la gestion de la dette sociale a complété l'article LO. 111-4 du code de la sécurité sociale pour prévoir que le PLFSS est accompagné d'un rapport (annexe B) décrivant l'Ondam pour les quatre années à venir et les hypothèses sur lesquelles repose la prévision de cet objectif, qui « prennent en compte les perspectives d'évolution des dépenses et les mesures nouvelles envisagées » , cette trajectoire devant être cohérente avec les soldes visés pour la branche maladie.
En dépit de ces avancées, vos rapporteurs constatent que la projection pluriannuelle de l'Ondam demeure très formelle et peu documentée , en dehors des hypothèses macroéconomiques retenues. L'annexe B au PLFSS, en ce qui concerne la projection de l'Ondam, se limite à rappeler les engagements d'évolution pour l'année en cours, les priorités d'action résultant du PLFSS et les grandes lignes des économies attendues sur la tendance, c'est-à-dire des éléments descriptifs comparables à ceux figurant dans le dossier de presse, concernant essentiellement l'année à venir. Elle ne comporte pas les éléments de « décomposition fine » ou sectorielle que le rapport Briet précité appelait de ses voeux, à savoir une analyse des facteurs d'évolution du tendanciel, l'impact détaillé des mesures nouvelles et mesures correctrices envisagées, etc. L'annexe 7 sur l'Ondam ne comporte pas davantage d'informations.
De même, le caractère supposé pluriannuel des plans d'économies de l'Ondam - en l'occurrence sur la période 2018-2022 - demeure théorique.
Ces éléments, en l'état, servent donc peu au débat public et ne permettent pas de donner aux acteurs du système de santé la visibilité nécessaire sur le pilotage fin de la dépense de santé , en fonction des priorités des politiques de santé retenues.
Comme le préconisait la task force sur le financement du système de santé, l'avis du comité d'alerte de l'Ondam pourrait être parallèlement étendu aux hypothèses sous-jacentes à l'Ondam pluriannuel, notamment les hypothèses d'évolution des volumes.
De manière plus générale, il manque aujourd'hui une analyse plus prospective de la dépense de santé et des grandes tendances de son évolution , qui permette de déterminer collectivement les dépenses à prendre en charge dans un cadre solidaire.
|
Proposition n° 7 : Étayer les hypothèses de construction de l'Ondam pluriannuel Proposition n° 8 : Asseoir l'Ondam pluriannuel sur une analyse prospective de la dépense de santé et de l'évolution des besoins |
b) Bâtir de nouvelles modalités de régulation
Dans son récent rapport sur le financement du système de santé, la task force pilotée par Jean-Marc Aubert a établi le constat suivant : « le mode de régulation actuel permet de garantir le respect annuel de l'objectif national des dépenses d'assurance maladie (Ondam) depuis 2010 notamment par le biais de mises en réserves nationales, mais ne permet pas d'agir sur les déterminants de l'accroissement des volumes. De surcroît, le manque de visibilité pluriannuelle nuit au pilotage de l'activité par les professionnels . »
Vos rapporteurs partagent ces constats et souscrivent aux orientations formulées consistant à « donner une visibilité pluriannuelle aux acteurs sur l'évolution des financements afin que ces derniers puissent adapter leurs organisations, leurs procédures ou leurs activités ».
Cette évolution paraît aujourd'hui indispensable même si elle ne va pas sans poser des difficultés pour parvenir dans ce cadre à un équilibre satisfaisant entre pluriannualité et effectivité de la contrainte financière, de nature à conserver la crédibilité de l'Ondam comme outil de régulation.
Vos rapporteurs mesurent les attentes fortes des acteurs pour privilégier des modes de régulation axés sur la qualité et la pertinence des soins, qui s'inscrivent forcément dans la durée, plutôt que sur la seule logique du « rabot » via l'action sur les tarifs.
Cette évolution apparaît indispensable pour améliorer la compréhension des mécanismes de régulation et leur lisibilité par les acteurs, tout en les responsabilisant dans l'atteinte des engagements fixés. A cet égard, ils réitèrent les préconisations formulées par le rapporteur général dans un rapport de la Mecss sur la pertinence des soins 48 ( * ) .
Le secteur de la radiologie a ouvert la voie en ce sens : le protocole d'accord signé en avril 2018 fait reposer la recherche d'économies pour moitié sur des mesures de pertinence 49 ( * ) , au-delà des seules mesures tarifaires.
Le dépassement d'un poste de dépense qui ne serait pas justifié par des déterminants de santé pourrait dans ce cadre donner lieu à un mécanisme de lissage dans le temps.
|
Proposition n° 9 : Développer des modes de régulation pluriannuels des dépenses de santé plus équitables et plus efficients, fondés sur des accords de modération des volumes par la qualité et la pertinence |
En outre, suivant une recommandation du rapport Aubert 50 ( * ) faisant écho à une demande récurrente des fédérations hospitalières, la vision pluriannuelle de l'Ondam gagnerait à s'accompagner d'une tarification pluriannuelle à l'hôpital afin de donner de la visibilité aux établissements de santé, selon une base au moins triennale.
Dans le contexte de réforme du financement de l'hôpital engagé dans le PLFSS pour 2020, cet engagement permettrait de renouer la confiance avec les acteurs. Elle pourrait reposer sur des engagements en matière de pertinence des actes et des prises en charge.
Dans ce cadre, une remise à plat des tarifs hospitaliers pour les rapprocher progressivement des coûts de prise en charge contribuerait également à redonner du sens à l'action des professionnels dans les établissements de santé.
|
Proposition n° 10 : Mettre en place une construction pluriannuelle de la tarification des établissements de santé |
S'agissant des produits de santé, secteur soumis à d'importants aléas en termes d'impact financier compte tenu de l'arrivée sur le marché d'innovations potentiellement coûteuses, vos rapporteurs réitèrent une proposition d'un rapport de la Mecss 51 ( * ) visant à structurer un cadre pérenne d'échanges pour anticiper sur les innovations à venir susceptibles d'impacter le système de santé (système de type Horizon scanning ).
Ils saluent à cet égard le signal donné en faveur d'une plus grande visibilité en matière de régulation du marché des produits de santé dans le cadre du 8 ème conseil stratégique des industries de santé de juillet 2018 : la lettre d'orientation ministérielle adressée au président du CEPS le 4 février 2019 a repris cet engagement de croissance du chiffre d'affaires des médicaments en France sur trois ans à au moins 0,5 % et 3 % pour les médicaments innovants. Il conviendra d'y être vigilant.
c) Refonder le financement de l'investissement immobilier hospitalier
Comme l'ont souligné les représentants des fédérations hospitalières lors de leur audition, la régulation de l'Ondam a un impact direct sur les dépenses d'investissement des établissements de santé, qui jouent souvent le rôle de variable d'ajustement.
On constate ainsi un recul continu depuis 2009, qui affecte aussi bien le secteur public ( cf. graphe ci-dessous) que le secteur privé.
Évolution de l'effort d'investissement des hôpitaux publics depuis 2002
Source : Les établissements de santé, édition 2019, Drees. L'effort d'investissement est entendu comme le ratio des dépenses d'investissement rapportées aux recettes
Cette courbe est le miroir de l'évolution, inversée sur la période, du taux d'endettement des établissements, qu'ils soient publics comme privés.
Le fait que le financement de l'investissement courant hospitalier provienne en majorité des tarifs dans lesquels il est globalement inclus, et donc de l'Ondam, soulève le débat : la contrainte financière pèse en effet sur la capacité des établissements à dégager une marge brute pour investir.
Parallèlement, le fonds pour la modernisation des établissements de santé publics et privés (Fmespp) 52 ( * ) , permet de financer des investissements plus structurels. Celui-ci est abondé à hauteur de 647 millions d'euros pour l'année 2019, en hausse de 44 % par rapport à 2018 pour accompagner les opérations d'investissement et de modernisation des établissements de santé découlant du plan « Ma Santé 2022 ».
Ce signal positif est à saluer mais les modalités de pilotage et de financement des investissements, notamment immobiliers, soulèvent régulièrement des interrogations au sein de la commission.
Ainsi, en 2012, le rapport de la Mecss sur la tarification hospitalière préconisait une réflexion sur le financement des investissements immobiliers sur des crédits qui ne soient pas liés à l'activité, estimant que « s'il ne semble pas illégitime de financer les équipements, y compris le cas échéant certains matériels lourds, par les recettes courantes d'exploitation (tarifs, Migac...) la question des investissements immobiliers devrait être mieux prise en compte car leur cycle de vie est nettement plus long que celui de la seule activité. » 53 ( * )
Le HCAAM, dans son rapport de 2018 sur la stratégie de transformation du système de santé, relève en outre que la création en décembre 2012 du Copermo 54 ( * ) , si elle a constitué une avancée, n'a pas levé toutes les difficultés en matière d'investissement. Il manque encore une vision prospective : « l'investissement hospitalier, du moins pour les grands projets, est soumis à des cycles politiques qui font alterner des périodes de fort investissement, qui sont les fenêtres d'opportunité pour obtenir des financements à tout prix, et des périodes d'étiage. » Ce rapport préconisait la mise en place de « schémas d'investissements régionaux à 5 et 10 ans, coordonnant les prévisions d'investissements publics et privés, afin de disposer d'une vision cohérente éclairant les arbitrages des différents acteurs sur tel ou tel équipement », un pilotage stratégique par la DGOS et des études pour « identifier clairement ce qui relève d'un financement via les tarifs et ce qui relève d'un financement exceptionnel. »
Pour vos rapporteurs, ce sujet mériterait de s'inscrire dans un pilotage mieux identifié, qui ne donne pas la priorité aux grands projets au détriment de l'investissement courant. Cela pourrait prendre la forme d'un fonds de financement dédié pour les investissements immobiliers dans les établissements de santé publics comme privés.
|
Proposition n° 11 : Déconnecter les investissements immobiliers hospitaliers des tarifs |
B. UNE ARCHITECTURE SEGMENTÉE, UN FREIN À LA TRANSFORMATION DU SYSTÈME DE SANTÉ ?
1. La structuration de l'Ondam en sous-objectifs : une obscure clarté
a) Un choix justifié par des procédures d'allocation des ressources et de régulation différentes entre offreurs de soins
Le « profilage » de l'Ondam et son vote en sous-objectifs, depuis 2005, a repris une présentation historique : comme le rappelle une note du HCAAM 55 ( * ) , les sous-objectifs correspondaient dans leurs grandes lignes à « des agrégats qui préexistaient avant même la création de l'Ondam et qui étaient présentés dès la création de l'Ondam dans les documents législatifs préparatoires. »
Pour la directrice de la sécurité sociale et les représentants de la caisse nationale d'assurance maladie entendus par vos rapporteurs, la structuration des principaux sous-objectifs de l'Ondam, selon les offreurs de soins (ville, hôpital, médico-social), présente l'avantage de correspondre à des procédures d'allocation des ressources différentes pour chaque secteur et à des modes de régulation également distincts , avec d'un côté des enveloppes limitatives dont une partie peut être mise en réserve et de l'autre des dépenses dites de guichet nécessitant la mobilisation d'autres mesures de régulation (actions sur les tarifs et/ou volumes, etc.).
Les représentants de la Cour des comptes ont également relevé que la principale vertu du système de sous-objectifs sectoriels est la clarté , chacun étant doté de canaux individualisés de financement et de modalités de suivi des dépenses qui lui sont propres.
Vos rapporteurs reconnaissent la logique et la cohérence de cette organisation. Ils constatent néanmoins que la segmentation de l'Ondam reproduit de fait le pilotage éclaté et essentiellement dual de notre système de santé , schématiquement entre des soins de ville gérés par l'assurance maladie, par le biais de conventions fixant les tarifs et autres rémunérations des professionnels de santé, et des établissements de santé relevant de la direction générale de l'offre de soins du ministère de la santé et, en région, des agences régionales de santé, avec une fixation des tarifs par voie d'arrêté ministériel.
b) Des porosités entre sous-objectifs : un découpage qui manque de lisibilité
Si elle présente à de nombreux égards le mérite de la clarté, l'architecture de l'Ondam n'est pas parfaite pour autant : la lisibilité fait parfois défaut en termes d'identification des champs de responsabilité ou de pilotage global de certaines dépenses.
Ainsi, le découpage en sous-objectifs ne correspond pas toujours au fait générateur de la dépense, ce qui ne facilite pas la compréhension du système et la responsabilisation des acteurs .
Les honoraires des médecins exerçant en cliniques privées sont dans le champ de la médecine de ville bien que leur activité se déroule souvent dans le cadre d'un séjour en établissement ; d'un autre côté, des médecins de ville orientent des patients vers des consultations externes, générant de fait de la dépense hospitalière.
Un autre exemple est celui des prescriptions hospitalières exécutées en ville (PHEV) , qui correspondent aux prescriptions établies par des hospitaliers, en sortie d'hospitalisation, lors d'un passage aux urgences ou au cours d'une consultation externe, et donnant lieu à la délivrance de médicaments en officine de ville ou à la réalisation des actes prescrits en ville et non à l'hôpital : ces dépenses ( 11,7 milliards d'euros en 2016 56 ( * ) ) relèvent de l'Ondam « soins de ville ». Elles représentent près du quart (24 %) de l'ensemble des prescriptions de médicaments, d'actes d'auxiliaires médicaux, de biologie, de dispositifs médicaux et de transports de malades exécutées en ville ainsi que d'indemnités journalières, contre 17 % en 2004. Parmi celles-ci, les prescriptions de médicaments ont augmenté de 8 % en moyenne par an au cours des douze dernières années 57 ( * ) .
Ces PHEV ont crû plus rapidement que celles prescrites en ville : de plus de 34 % entre 2010 et 2016 contre 24,6 % .
Ces dépenses n'échappent pas pour autant à toute régulation : s'agissant des prescriptions de médicaments, celle-ci s'inscrit dans les contrats d'amélioration de la qualité et de l'efficience des soins (Caqes) entre l'ARS, l'organisme local d'assurance maladie et l'établissement de santé. Ces actions sont sans doute à développer en articulation avec celles conduites par l'assurance maladie en direction des professionnels de ville.
Faire relever ces dépenses de l'Ondam hospitalier ne serait pas une solution à privilégier : cela permettrait de responsabiliser le prescripteur mais pourrait aussi conduire, comme l'a relevé la direction de la sécurité sociale, à repousser cette prescription sur les médecins de ville et donc la charge de la régulation sur d'autres acteurs. Plus généralement, le transfert de certaines dépenses d'un objectif à l'autre ne va pas sans soulever des difficultés : lors de l'examen du PLFSS pour 2018, la commission avait appelé à la vigilance au sujet du transfert de l'Ondam soins de ville vers l'Ondam hospitalier des dépenses de transports sanitaires inter-établissements, intervenu le 1 er octobre 2018, en raison d'une évaluation contestée des dépenses à transférer et d'une préparation insuffisante.
Un autre élément de porosité vient du fait que certaines décisions impactant un secteur de l'offre de soins ont des conséquences sur un autre secteur : les actes médicaux des professionnels de santé libéraux ont le même tarif en ville qu'en établissement ; les évolutions des honoraires conventionnels ont donc un impact sur le budget des établissements de santé par le biais des consultations externes, alors que les fédérations hospitalières ne sont pas associées à ces négociations.
Ces exemples illustrent, comme l'ont d'ailleurs relevé plusieurs personnes auditionnées, la nécessité d'articuler les modes de régulation entre les différents sous-ensembles de l'Ondam ou de développer une régulation plus transversale, afin notamment de tenir compte des effets possibles de débordement d'un secteur à l'autre.
Dans cette perspective, le fait d'associer les fédérations hospitalières aux négociations conventionnelles, suivant leur demande récurrente, serait selon vos rapporteurs une avancée.
|
Proposition n° 12 : Associer les fédérations hospitalières aux négociations conventionnelles |
• La répartition en sous-objectifs se traduit par un manque de lisibilité, enfin, des dépenses de médicaments éclatées entre plusieurs enveloppes de l'Ondam : en l'occurrence celle des soins de ville pour les médicaments délivrés en officine de ville ou ceux en rétrocession, et celle des établissements de santé pour ce qui est de la liste en sus 58 ( * ) ou des autorisations temporaires d'utilisation. Cela ne correspond pas, d'ailleurs, à des logiques de régulation différentes.
Lors de leur audition, les représentants du Leem ont regretté le manque de lisibilité qui en résulte sur les dépenses de médicament et leur contribution à la tenue de l'Ondam, préconisant la création d'une enveloppe regroupant l'ensemble des dépenses de produits de santé en distinguant celles de médicaments et celles de dispositifs médicaux.
L'annexe 7 au PLFSS retrace, en reprenant des éléments publiés chaque année par la Drees dans « Les comptes de la santé », les dépenses de médicaments de la CSBM (consommation de soins et de biens médicaux), qui représentent 16,1 % de la CSBM et 32,7 milliards d'euros en 2018 (contre 33,4 milliards d'euros en 2010). Cependant, celles-ci ne correspondent pas aux mêmes agrégats que l'Ondam et en donnent en outre une vision seulement rétrospective.
Sans pour autant créer un sous-objectif ad hoc qui pourrait créer de nouvelles rigidités, vos rapporteurs estiment nécessaire, compte tenu de l'importance stratégique de ce poste, de disposer d'une vision isolée et consolidée de la dépense de produits de santé, permettant de retracer sa dynamique (dans ses deux principales composantes que sont les médicaments et les dispositifs médicaux) et sa contribution à la maîtrise de l'Ondam, incluant les remises et autres mécanismes de modulation des prix.
|
Proposition n° 13 : Retracer de manière consolidée les dépenses de produits de santé dans l'Ondam |
2. Une segmentation qui fait débat, en accentuant le cloisonnement au sein du système de soins
a) Une logique à rebours de la notion de parcours de santé
Quelles que soient ses justifications, le découpage en sous-objectifs crée une forme d'imperméabilité entre les différents champs de l'Ondam.
Cette architecture entretient voire accentue le clivage entre les secteurs et le cloisonnement entre les acteurs de l'offre de soins , à rebours de la transformation souhaitée de notre système de santé pour répondre plus efficacement aux besoins liés à l'accompagnement du vieillissement de la population et à la prévalence des maladies chroniques.
L'un des axes principaux de la loi « santé » adoptée à l'été 2019 59 ( * ) , à travers la promotion des projets territoriaux de santé ou la rénovation du modèle des hôpitaux de proximité, est en effet de décloisonner les acteurs pour bâtir des « parcours de santé » associant les trois principaux secteurs de l'offre de soins (ville, hôpital, médico-social).
Ainsi que l'a souligné Jean-Marc Aubert lors de son audition par vos rapporteurs, cette structuration a tendance à figer le regard et à stabiliser les « parts de marché » des acteurs , indépendamment des évolutions des modes de prise en charge ou des avancées technologiques.
Le HCAAM dresse le même constat dans son rapport de 2018 sur la stratégie de transformation du système de santé 60 ( * ) : « L'observation du passé récent tend à indiquer que les mécanismes de négociation des objectifs d'évolution des dépenses et des économies à réaliser se fait par type d'acteur institutionnel, avec comme conséquence l'octroi de taux d'évolution très peu différenciés pour chacun et peu de fongibilité réelle (...). L'une des conséquences de cette procédure segmentée de régulation est de donner une vision cloisonnée des gains d'optimisation possibles alors qu'une dépense consentie dans un segment du système peut conduire à des économies dans un autre segment » .
On peut toutefois relever que si les taux d'évolution des sous-objectifs votés ont été le plus souvent à parité pendant plusieurs années 61 ( * ) , ils ont amorcé une légère différenciation à compter de 2014, avec un écart cependant plus marqué en exécution qu'en LFSS initiale.
Comparaison des taux moyens d'évolution annuelle de l'Ondam voté et exécuté
en %
|
2010-2013 |
2014-2018 |
|||
|
Ondam voté |
Ondam exécuté |
Ondam voté |
Ondam exécuté |
|
|
Soins de ville |
2,58 |
2,13 |
2,16 |
2,46 |
|
Établissements de santé |
2,70 |
2,28 |
2,00 |
1,78 |
|
Ondam total |
2,80 |
2,45 |
2,14 |
2,14 |
Source : Commission des affaires sociales, à partir de données DSS
D'après les informations communiquées à vos rapporteurs par la DGOS et suivant une étude conduite par l'ATIH, les effets du « virage ambulatoire » ne seraient pas la cause de la décélération du volume d'activité hospitalière, le moindre recours à la chirurgie ambulatoire étant compensé par une accélération de l'évolution de la médecine ambulatoire.
Il n'en demeure pas moins que des études structurelles sur les évolutions d'activité à long terme seraient nécessaires pour développer une vision prospective, et non seulement historique, de l'activité hospitalière comme de celle en ville.
L'évolution du poids des différents sous-objectifs dans l'Ondam voté
|
2010 |
2015 |
2019 |
|||||||
|
Montant voté |
Part en % |
Evol. en % |
Montant voté |
Part en % |
Evol. en % |
Montant voté |
Part en % |
Evol. en % |
|
|
Soins de ville |
75,2 Md€ |
46,3 |
2,8 |
83,0 Md€ |
45,5 |
2,2 |
91,5 Md€ |
45,7 |
2,5 |
|
Établissements de santé |
71,2 Md€ |
43,8 |
2,8 |
76,8 Md€ |
42,1 |
2,0 |
82,7 Md€ |
41,3 |
2,4 |
|
Médico-social |
14,9 Md€ |
9,2 |
5,8 |
17,9 Md€ |
9,8 |
1,9 |
20,7 Md€ |
10,3 |
2,2 |
|
FIR |
- |
- |
- |
3,1 Md€ |
1,7 |
1,0 |
3,5 Md€ |
1,7 |
4,8 |
|
Autres prises en charge |
1,0 Md€ |
0,6 |
5,0 |
1,6 Md€ |
0,9 |
4,6 |
1,9 Md€ |
0,9 |
6,3 |
|
Ondam total |
162,4 Md€ |
100 |
3,0 |
182,3 Md€ |
100 |
2,1 |
200,3 Md€ |
100 |
2,5 |
Source : Commission des affaires sociales, à partir de données DSS
b) Dépasser les clivages en diversifiant les regards sur la dépense de santé
Le « profilage » de l'Ondam en sous-objectifs par la loi organique de 2004 a constitué une avancée du point de vue du Parlement, en termes d'information et de suivi mais également en lui ouvrant des marges de manoeuvre pour arbitrer entre deux ou plusieurs sous-enveloppes.
Pour les raisons évoquées et dans un objectif de décloisonnement, l'architecture de l'Ondam en sous-objectifs prête aujourd'hui à débat .
La task force sur la réforme du financement du système de santé pilotée par Jean-Marc Aubert a ainsi proposé, dans son rapport remis à la ministre en charge de la santé en début d'année 2019 62 ( * ) , « une fusion et/ou une redéfinition du périmètre de la plupart des sous-objectifs de l'Ondam » , sans en préciser toutefois - dans l'hypothèse de leur redéfinition - les contours éventuels. Lors de son audition, le directeur de la Drees a en effet estimé que le découpage actuel, en dépit de ses mérites pour le gestionnaire et le régulateur, n'était pas au service des patients en limitant les possibilités de redéploiement entre les postes trop ou insuffisamment pourvus. Il perd en outre de son sens dans le modèle de tarification combinée envisagée par la task force , dont certaines modalités peuvent concerner plusieurs secteurs.
S'ils souscrivent à cette analyse, vos rapporteurs estiment cependant que le principe d'un découpage de l'Ondam par sous-objectif acté en 2004 reste essentiel pour en améliorer le suivi par le Parlement et donner le plus de portée à son vote.
En outre, un regroupement entre les deux principaux sous-objectifs de l'Ondam - à savoir ceux relatifs aux soins de ville et aux établissements de santé - paraît à ce stade prématuré.
Parmi les différentes options de découpage possibles - approche populationnelle par région ou par pathologie, approches statut de producteurs de soins ou groupe de prestations, par professionnel prescripteur, etc. -, il est peu probable que l'une ou l'autre échappe à tout biais à plus ou moins long terme.
Il serait, selon vos rapporteurs, plus intéressant de croiser ces différentes approches afin de pouvoir disposer d'une approche diversifiée de la dépense de santé , ce qui permettra dans le même temps de piloter la diversification des modes de financement.
Cela reposerait sur un enrichissement du PLFSS, en annexe, par différents « découpages » de l'Ondam servant d'appui au suivi dans le temps de l'évolution de la dépense et à son pilotage. Vos rapporteurs l'évoquent en particulier pour les dépenses de produits de santé ( cf. plus haut) ou encore pour le suivi des dépenses par région ( cf. ci-après).
D'autres sujets stratégiques, comme la prise en charge de la santé mentale ou des personnes âgées en perte d'autonomie pourraient être également concernés.
|
Proposition n° 14 : Enrichir l'analyse de l'Ondam en sous-objectifs par une approche multifocale, avec le suivi, le cas échéant indicatif, de quelques agrégats transversaux de dépenses |
Ces données sont déjà pour certaines disponibles : les travaux conduits par la caisse nationale d'assurance maladie dans son rapport « charges et produits », reproduits dans l'annexe 7 du PLFSS sur l'Ondam, apportent ainsi un éclairage sur les dépenses par groupes de pathologies, au titre des soins de ville ou des soins hospitaliers, et leur dynamique d'évolution. Cette « cartographie » médicalisée des dépenses identifie aujourd'hui 15 catégories, selon la ventilation retracée ci-après. Mais à l'heure actuelle, ces données reposent seulement sur une analyse rétrospective, déconnectée des aspects liés à la régulation , et ne servent donc pas de support à un pilotage transversal entre secteurs.
Répartition en 2017 des dépenses d'assurance maladie par pathologie
Source : rapport sur l'évolution des charges et produits de l'assurance maladie pour 2020, Cnam, juillet 2019 (la cartographie retrace 140 milliards d'euros remboursés en 2017 par le régime général soit 164 milliards d'euros pour l'ensemble des régimes).
3. Vers un Ordam ?
a) Le fonds d'intervention régional, levier financier des ARS, une première réponse au besoin de transversalité
La création du fonds d'intervention régional (FIR) le 1 er mars 2012 63 ( * ) a répondu à l'intention affichée de transversalité lors de la mise en place des agences régionale de santé (ARS) par la loi « HPST » de 2009 64 ( * ) .
Elle a permis de regrouper au sein d'une même enveloppe globale des crédits auparavant dispersés, en donnant aux ARS, par une plus grande souplesse de gestion, des marges de manoeuvre dans l'allocation des crédits. Les crédits du FIR constituent depuis 2014 un sous-objectif de l'Ondam.
|
Le périmètre d'intervention du FIR Depuis 2015, les missions du FIR ont été élargies et sont articulées autour de cinq axes définis à l'article L. 1435-8 du code de la santé publique. Aux termes de cet article, ce fonds finance, sur décision des agences régionales de santé, des actions, des expérimentations et, le cas échéant, des structures concourant : 1° A la promotion de la santé et à la prévention des maladies, des traumatismes, du handicap et de la perte d'autonomie (15,1 % des dépenses du FIR en 2017 d'après le rapport d'activité du FIR) 2° A l'organisation et à la promotion de parcours de santé coordonnés ainsi qu'à la qualité et à la sécurité de l'offre sanitaire et médico-sociale (26,4 % des dépenses) ; 3° A la permanence des soins et à la répartition des professionnels et des structures de santé sur le territoire (26 % des dépenses) ; 4° A l'efficience des structures sanitaires et médico-sociales et à l'amélioration des conditions de travail de leurs personnels (32,4 % des dépenses) ; 5° Au développement de la démocratie sanitaire (0,1 % des dépenses). |
Si l'avancée est notable, sa portée réelle reste à nuancer.
D'une part, les crédits du FIR, quand ils ne sont pas déjà « fléchés » sur des actions identifiées, ne sont que partiellement fongibles. Un principe de fongibilité asymétrique s'applique 65 ( * ) : sont identifiés, au sein des ressources du FIR, les crédits de prévention et d'éducation à la santé d'une part, et les crédits destinés aux personnes handicapées ou en perte d'autonomie d'autre part, lesquels ne peuvent être affectés au financement d'activités de soins.
D'autre part, quoiqu'en évolution régulière, les dotations du FIR 66 ( * ) ne représentent qu' une part marginale de l'Ondam . Pour 2019, le sous-objectif FIR progresse de 4,8 % par rapport à 2018, en s'établissant à 3,5 milliards d'euros 67 ( * ) soit 1,75 % de l'Ondam voté . Il représentait, en exécution, 3,05 milliards d'euros en 2014 soit 1,7 % de l'Ondam total.
Afin de renforcer progressivement l'adéquation des dotations régionales aux besoins de santé, un mécanisme de péréquation a été instauré en 2015, sur une partie des crédits du FIR (environ 60 %). Trois critères sont pris en compte pour pondérer la répartition des dotations en fonction de la population, sans que cela puisse conduire à une baisse supérieure à 1 % de la dotation : la mortalité brute ; un indice synthétique de précarité ; le taux d'affection longue durée standardisé 68 ( * ) .
Crédits délégués aux ARS au titre du Fonds d'intervention régional (FIR) en 2016 et 2017
Source : rapport d'activité 2017 du FIR, octobre 2018
b) Les débats autour d'une régionalisation de l'Ondam : un enjeu de rééquilibrage territorial de l'offre de soins
Des réflexions sur un découpage régional de l'Ondam traversent le débat public.
Ravivée lors des débats parlementaires sur la loi « HPST » de 2009 à l'occasion de la création des ARS, cette question a été évoquée à deux reprises par la Cour des comptes, dans le rapport sur l'application des lois de financement de la sécurité sociale de 2015 69 ( * ) puis dans son rapport public thématique de 2017 sur l'avenir de l'assurance maladie 70 ( * ) : ce dernier rapport promeut ainsi l'idée d' objectifs pluriannuels régionaux des dépenses d'assurance maladie , couvrant, au-delà du FIR, l'ensemble des dépenses dans le champ de l'Ondam.
Cette préconisation s'inscrit dans un schéma de plus grande déconcentration de la politique de santé devant « permettre aux ARS de mener une politique de recomposition de l'offre de soins » , la Cour envisageant dans un premier temps que ces objectifs régionaux ne soient qu'indicatifs. L 'objectif serait double : favoriser une plus grande fluidité entre secteurs et contribuer à résorber les inégalités territoriales d'accès aux soins en opérant un véritable rééquilibrage entre régions en fonctions de caractéristiques socio-sanitaires.
Cependant, comme vos rapporteurs l'ont entendu au cours de leurs auditions, l'évolution vers des « Ordam » se heurterait à de nombreuses difficultés qui ne sont pas que techniques .
Dans son rapport annuel de 2011, préconisant alors la création du FIR, le HCAAM notait que « la création d'Ordam se heurterait à d'importantes difficultés de définition et de mise en oeuvre, mais les questions qui sont posées, notamment de transversalité et d'initiative locale pour une optimisation pertinente de la dépense, sont réelles et méritent des réponses ».
Il notait alors que cette évolution reposerait sur des méthodologies de construction encore plus délicates qu'elles ne le sont déjà et poserait de nombreuses questions : selon quels critères différencier les objectifs par région ? quel serait le champ de l'Ordam : les soins des assurés habitant la région ou les soins dispensés dans la région ? etc.
Le principal risque , pointé par certaines personnes auditionnées, serait paradoxalement un renforcement des inégalités territoriales : le pilotage d'Ordam devrait en effet reposer sur des mécanismes régionaux de régulation de la dépense , aujourd'hui inexistants et difficilement adaptables à certains types de dépenses comme celles de médicaments ; cela reviendrait à renoncer à une gestion uniforme du système d'assurance maladie au niveau national, par exemple avec des tarifs ou rémunérations qui pourraient ne pas être les mêmes d'une région à l'autre.
Comme le notait d'ailleurs le HCAAM en 2011, vos rapporteurs ont conscience que cette évolution n'aurait guère de sens dans l'organisation actuelle, très centralisée, de notre système de santé et induirait en l'état une complexité inutile. Elle impliquerait également de revoir la dualité de gouvernance en région entre l'ARS et l'assurance maladie.
Pour autant, vos rapporteurs partagent l'idée sous-jacente d'une plus grande latitude confiée à l'échelon régional ou territorial pour mieux adapter les politiques à la réalité des territoires et aux besoins locaux.
Cela devrait s'inscrire, plus généralement, dans une réflexion sur la gouvernance de notre système de santé . En ce sens, le Sénat a adopté, lors de l'examen du projet de loi sur l'organisation et la transformation du système de santé, un amendement « d'appel » - qui n'a pas été retenu, ensuite, par la commission mixte paritaire - visant à renforcer la place des élus au sein du conseil de surveillance des ARS et à en confier la présidence au président de région.
Pour vos rapporteurs, cette évolution serait, à terme, souhaitable.
Cependant, dans un premier temps , et selon la préconisation du HCAAM dans son rapport de 2018 précité sur la transformation du système de santé, une « augmentation significative des marges de manoeuvre régionales » à travers une augmentation du FIR, paraît pertinente .
Cette augmentation devrait aller en priorité aux actions transversales de coordination des soins et s'accompagner d'un renforcement du mécanisme de péréquation inter-régionale, sur la base d'indicateurs transparents, dans un objectif de réduction des inégalités territoriales d'accès aux soins.
|
Proposition n° 15 : Introduire le principe d'Ordam indicatifs comme outils de suivi dans le temps et d'aide à la décision Proposition n° 16 : Augmenter les dotations du FIR pour étendre les marges de manoeuvre des ARS dans la conduite de politiques transverses entre les secteurs de l'offre de soins. Confier la présidence du conseil de surveillance des ARS au président de région |
EXAMEN EN COMMISSION
___________
Réunie le mercredi 9 octobre 2019 sous la présidence de M. Alain Milon, président, la commission examine le rapport d'information, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale, de Mme Catherine Deroche et M. René-Paul Savary, sur l'Objectif national de dépenses d'assurance maladie (Ondam).
M. Alain Milon , président . - Nous examinons désormais le rapport d'information sur l'Objectif national de dépenses d'assurance maladie (Ondam) fait au nom de la Mission d'évaluation et de contrôle des lois de financement de la sécurité sociale (Mecss), présenté par nos collègues Mme Catherine Deroche et M. René-Paul Savary. Je remercie le président de la Mission d'évaluation et de contrôle de la sécurité sociale, de bien avoir voulu accepter d'ajouter ce sujet à un programme de travail déjà bien chargé, mais il me tenait particulièrement à coeur.
Nous constatons régulièrement qu'en dépit de dépenses de santé qui soutiennent tout à fait les comparaisons européennes, notre système de santé semble craquer de toute part. Nous l'avons encore observé lors de l'audition du collectif inter urgences la semaine dernière. Nous constatons aussi que le fait de « tenir » l'Ondam n'a pas empêché la constitution d'une dette sociale très largement composée de la dette de la branche maladie, mais aussi d'une dette hospitalière conséquente. Il était donc nécessaire de s'interroger sur cet outil.
Mme Catherine Deroche , rapporteure . - La Mecss nous a confié en début d'année une mission sur l'Ondam, dont nous votons chaque année le montant au moment de l'examen du projet de loi de financement de la sécurité sociale.
Cette mission est l'occasion de prendre du recul par rapport aux commentaires à chaud auxquels nous nous livrons chaque automne - à partir notamment des analyses de la Cour des comptes - sur le respect ou non de l'objectif voté l'an passé, son taux d'évolution pour l'année à venir ou encore la ventilation des crédits et des efforts d'économies entre les différents acteurs de l'offre de soins.
Nous formulons, année après année, certaines réserves, qui justifient de se pencher plus en détail sur un outil qui soulève par ailleurs de plus en plus de critiques de la part d'acteurs du système de santé quant à son manque de transparence et d'équité.
Rappelons-le, l'Ondam repose sur une logique a priori vertueuse. C'est un objectif ad hoc de dépenses, distinct de celui de la branche maladie et de la branche accidents du travail et maladies professionnelles (AT-MP) dont il recouvre une partie des prestations et dépenses. L'Ondam a permis de renforcer le suivi par le Parlement d'une dépense dynamique : d'un peu plus de 90 milliards d'euros dans la première LFSS pour 1997, elle représente aujourd'hui environ 200 milliards.
Mais cet objectif ne reflète pas toute la dépense de santé : d'autres agrégats, la consommation de soins et de biens médicaux et la dépense courante de santé réunissent, sur d'autres périmètres, la part prise en charge non seulement par la sécurité sociale (que retrace l'Ondam), mais aussi par les autres financeurs (organismes complémentaires et reste à charge des ménages). La dépense courante de santé représente ainsi 276 milliards d'euros.
L'Ondam n'est pas un simple outil statique de suivi de la dépense : il sert d'abord à en assurer le pilotage et la régulation, de manière à ce que la dépense publique consacrée à la couverture des besoins de santé soit compatible avec les recettes votées, pour un niveau de solde donné. Autrement dit, ce niveau de dépense doit être soutenable pour notre modèle de prise en charge solidaire des soins, et susceptible de garantir sa pérennité s'agissant de dépenses courantes dont le financement par la dette ne peut se justifier.
De ce point de vue, l'Ondam est devenu au fil du temps un instrument plus crédible de pilotage budgétaire de la dépense de santé. Depuis 2010, l'Ondam voté a été systématiquement respecté, alors qu'il avait connu jusqu'à cette date des évolutions erratiques. Suivant des recommandations formulées à cette date par le groupe de travail présidé par Raoul Briet, ses outils de pilotage ont été renforcés : le comité d'alerte de l'Ondam, créé en 2004, a vu ses missions étendues, et des mesures de régulation infra-annuelle (les gels de crédits) ont été généralisées - nous y reviendrons.
Le taux moyen d'évolution de l'Ondam sur la période 2010-2018, en exécution, s'est stabilisé à environ 2,28 % par an, quand il était de 4,78 % en moyenne annuelle entre 2000 et 2009. Cette modération a contribué, sans en être toutefois la seule explication, à la réduction du déficit de l'assurance maladie sur la période.
Faut-il, dès lors, se satisfaire de ce constat et se dire que tout va bien dès lors que l'on « tient » l'Ondam ? La doctrine économique confirme que les dépenses de santé tendent à croître sur le long terme plus rapidement que la richesse nationale : la part de la consommation de soins dans le PIB a ainsi plus que triplé de 1950 à 2018, passant de 2,5 % à 8,6 %. La vocation de l'Ondam est d'éviter toutefois la fuite en avant en mobilisant des gains d'efficience au sein du système de santé.
La nécessité de cette régulation est incontestable. Il nous semble pour autant que nous touchons aujourd'hui aux limites d'un pilotage budgétaire à courte vue, certes efficace, mais qui ne parait plus en mesure d'accompagner la transformation tout aussi nécessaire de notre système de santé.
M. René-Paul Savary , rapporteur . - Nous avons identifié un double besoin : d'une part, celui de redonner du sens et de la visibilité aux acteurs du système de santé, d'autre part, celui de renforcer notre rôle, celui du Parlement, dans le pilotage d'une dépense portée par de lourds enjeux comme le vieillissement de la population ou l'innovation thérapeutique.
Nos observations, guidées par ce double objectif, portent à la fois sur le champ des dépenses incluses dans l'Ondam, la construction de cet objectif, sa structuration en sous-objectifs et les modes de régulation sur lesquels il repose.
S'agissant du périmètre de l'Ondam, la tentation du jardin à la française est parfois d'y inclure des prestations qui en sont exclues, comme les indemnités journalières de maternité ou les pensions d'invalidité, qui représentent un total de 17 milliards d'euros. Cela ne nous semble pas être un réel enjeu, car la logique sous-jacente se justifie : si ces dépenses ne sont pas régulables, les inclure dans l'Ondam ne fait pas de sens.
En revanche, la vision éclatée qu'offre l'Ondam sur certaines dépenses stratégiques pose davantage question. C'est notamment le cas dans le secteur médico-social qu'analyse chaque année notre collègue Bernard Bonne : l'Ondam retrace la majorité, mais non pas l'ensemble des dépenses de soins des établissements et services médico-sociaux, également abondées par des prélèvements sur les ressources propres de la Caisse nationale de solidarité pour l'autonomie (CNSA). Il nous semblerait utile de disposer, au moment de l'examen du PLFSS, d'une vision plus globale de l'effort public dédié à la prise en charge de la perte d'autonomie. Ces mêmes observations peuvent s'appliquer aux dépenses de prévention, dont il est regrettable de ne pas pouvoir apprécier le retour sur investissement.
La construction de l'Ondam est également un sujet constant d'attention. Nous vous avons distribué un schéma qui en retrace les grandes étapes. Deux d'entre elles sont essentielles : l'évaluation du tendanciel, c'est-à-dire la croissance spontanée des dépenses, et la présentation des économies qui permettent de contenir cette tendance dans le taux-cible d'évolution voté.
Pour 2018 comme 2019, le tendanciel de dépenses était évalué à 4,5 %, imposant un quantum d'économies sur la tendance de plus ou moins 4 milliards d'euros, presque équivalent à la dépense supplémentaire engagée, sachant que le taux d'évolution de l'Ondam était fixé à 2,3 % pour 2018 et 2,5 % pour 2019.
Si l'exercice est complexe, l'évaluation du tendanciel reste opaque, ce qui ne manque pas de soulever chaque année des interrogations. La méthode est plus étoffée pour les soins de ville que pour l'hôpital ; elle est comme le note la Cour des comptes largement empirique pour le médico-social.
L'enjeu est loin d'être neutre, car en découle pour les secteurs de l'hôpital ou encore du médicament une régulation par les prix plus ou moins « agressive », au regard des volumes d'activité anticipés. Il nous semble utile de renforcer la transparence de l'exercice, sur la base d'une méthodologie partagée avec les acteurs. L'annexe au PLFSS consacrée à l'Ondam gagnerait à être étoffée de la décomposition du tendanciel et des hypothèses qui le sous-tendent. C'est un document que nous devons examiner avec vigilance.
Quant aux plans d'économies détaillés à titre indicatif en annexe au PLFSS, ils peinent à refléter un pilotage véritablement stratégique, et surtout lisible, de la dépense de santé. Certes, de grandes orientations se précisent au fil des années, autour de la structuration de parcours de soins efficients, de la pertinence des prescriptions et des prises en charge, de la performance interne des établissements ou de la maîtrise du prix du médicament.
Toutefois, s'y mêlent des mesures de nature diverse, qui ne sont parfois que des économies opportunistes comme des transferts vers d'autres financeurs... En outre, toutes ces mesures, en dehors de celles de maîtrise médicalisée, ne donnent pas lieu à un suivi dans le temps, ce qui confère à l'exercice un caractère artificiel. Là aussi, un effort d'évaluation devrait être déployé pour donner du sens et renforcer notre suivi du pilotage budgétaire et stratégique de l'Ondam.
Au total, cet exercice de construction de l'Ondam ne permet pas véritablement d'objectiver les besoins de financement du système de santé, d'analyser ou d'anticiper les grandes tendances comme les effets du virage ambulatoire, par son caractère très cloisonné.
Mme Catherine Deroche , rapporteure . - L'Ondam est d'abord, en effet, un levier de régulation : l'un des principaux enjeux vient d'ailleurs aujourd'hui du mode même de régulation de la dépense de santé sur lequel repose l'Ondam. Le respect de l'Ondam voté, s'il faut bien sûr s'en réjouir, s'appuie sur une asymétrie des mécanismes de régulation qui fragilise, peu à peu, l'adhésion des acteurs.
La régulation infra-annuelle, c'est-à-dire les mesures permettant de « tenir » l'objectif en cours d'exécution, s'appliquent d'abord aux enveloppes fermées à destination des établissements de santé, à travers les coefficients prudentiels ou les mises en réserve de crédits.
Les gels sur l'Ondam hospitalier ont représenté en moyenne 400 millions d'euros par an en début d'exercice sur la période 2010-2018, et, en cumulé sur la période, ce sont plus de deux milliards de crédits votés qui ont été in fine annulés pour garantir le respect de l'Ondam total.
Ce mécanisme est efficace pour tenir l'Ondam, mais il se révèle perdant-perdant pour l'hôpital : même quand des arbitrages plus favorables pour reverser des crédits mis en réserve aux établissements hospitaliers sont pris, comme ce fut le cas sur les exercices 2017 et 2018, ils n'interviennent que tardivement (en février ou mars de l'année suivante), ce qui prive les établissements de la visibilité nécessaire pour piloter leur activité ou leurs choix d'investissements.
De surcroît, et s'il faut là aussi leur reconnaître le mérite de l'efficacité, les leviers de régulation de l'Ondam sont de manière prépondérante des actions sur les prix.
Pour les établissements de santé, cela se décide lors de la « campagne tarifaire » qui conduit à la publication, généralement en mars, de l'arrêté ministériel fixant les tarifs pour l'année en cours au vu des prévisions d'activité. En 2019 et pour la première fois depuis 10 ans, les tarifs hospitaliers marquent une progression à la hausse, certes modeste de 0,2 %, qui met fin à une spirale à la baisse. Il faut y reconnaître un signal positif, dans un contexte de ralentissement de l'activité hospitalière.
Le poste des médicaments a aussi fortement contribué à la modération de l'Ondam, avec deux leviers directs d'action dans ce secteur que sont les conventions de fixation des prix et les clauses de sauvegarde qui se déclenchent en cas de dépassement d'un certain chiffre d'affaires des entreprises pharmaceutiques. Les dépenses de médicaments relevant de l'enveloppe soins de ville ont évolué entre 2010 et 2017 de 1,6 % quand les dépenses totales de ce sous-objectif augmentaient de 16,6 %, et les honoraires de paramédicaux de 40 %.
Les autres secteurs des soins de ville ne sont pas exempts de régulation. Mais contrairement à l'hôpital, les conventions tarifaires ne sont pas utilisées en cours d'année pour ajuster les tarifs aux volumes d'activité. Les accords de modération dans le secteur de la biologie médicale, qui font l'objet d'une renégociation délicate, sont jusqu'alors la seule exception.
Les solutions ne sont pas simples, mais un constat se détache : celui d'inscrire l'Ondam dans une trajectoire réellement pluriannuelle et une réflexion prospective sur la dépense de santé. En théorie, la pluriannualité existe déjà : tel est notamment l'objet des lois de programmation des finances publiques. Connaître le taux d'évolution à trois ou quatre ans de l'Ondam est un progrès, mais cet exercice de projection reste très formel et trop peu documenté.
Les fédérations hospitalières appellent de leurs voeux une plus grande visibilité dans la tarification, sur une base au moins triennale : cette préconisation, reprise par la task force sur le financement du système de santé pilotée par Jean-Marc Aubert, nous semble être une évolution indispensable, a fortiori avec la réforme du financement de l'hôpital que va engager le PLFSS pour 2020.
Les modes de régulation fondés sur la modération des volumes par la qualité et la pertinence, plutôt que ceux résultant de la logique du rabot, nécessitent également de s'inscrire dans la durée. Le secteur de la radiologie a ouvert la voie en ce sens. Nous pourrions également, dans ce cadre pluriannuel, envisager des formes de lissage dans le temps de la dépense, pour absorber les chocs éventuels sur une année, par exemple dans le secteur du médicament en cas d'arrivée sur le marché d'innovations thérapeutiques.
Un autre sujet qui s'accommode mal de l'annualité de l'Ondam est celui des investissements hospitaliers, qui marquent un net recul depuis 2009. Nous réitérons la préconisation portée par le rapport de la Mecss sur la tarification à l'activité (T2A) dès 2012 de mieux prendre en compte le cycle de vie des investissements hospitaliers, en déconnectant ces dépenses des tarifs.
De manière générale, il manque une vision stratégique et prospective pour objectiver les besoins de santé et identifier les grandes tendances à moyen terme, liées aux effets du vieillissement, à l'arrivée d'innovations, et mettre en regard les financements mobilisables. La régulation à courte vue via l'Ondam nous éloigne de cette réflexion collective aujourd'hui indispensable.
M. René-Paul Savary , rapporteur . - Un dernier sujet de réflexion vient de la structure même de l'Ondam qui est voté, depuis 2005, en six sous-objectifs : l'Ondam soins de ville, l'Ondam hospitalier, les deux sous-objectifs relatifs au secteur médico-social, le fonds d'intervention régional (FIR) et les autres prises en charge ; leur contenu est présenté dans le document qui vous a été distribué. Ce découpage avait constitué un progrès, en renforçant la portée du vote par le Parlement. Il a aussi le mérite de la clarté puisqu'il correspond à des canaux de financement et à des modes de régulation distincts.
Ce découpage n'est toutefois pas parfait. Les deux secteurs de la ville et de l'hôpital sont ainsi plus poreux qu'on ne le pense parfois : les prestations hospitalières exécutées en ville, qui représentent près de 12 milliards d'euros et connaissent une progression dynamique, s'imputent sur l'objectif soins de ville alors que leur fait générateur est à l'hôpital. Quant aux honoraires conventionnels, ils ont un impact sur le budget des établissements de santé par le biais des consultations externes. Cela invite à penser la régulation de manière plus transversale : notamment, la demande récurrente des fédérations hospitalières d'être associées aux négociations conventionnelles nous paraît devoir être entendue.
La structuration actuelle de l'Ondam entretient les clivages entre les offreurs de soins du système de santé, à rebours des enjeux de parcours de soins et de décloisonnement ; elle reproduit en l'amplifiant son pilotage dual entre le ministère et l'assurance maladie. Comme l'a souligné Jean-Marc Aubert, cette structuration a tendance à figer le regard et les parts de marché. Son récent rapport a préconisé de supprimer les sous-objectifs ou d'en redéfinir le périmètre, pour tenir compte des évolutions proposées pour le financement du système de santé.
Pour autant, le regroupement des deux principaux sous-objectifs (ville et hôpital) paraît prématuré. Il serait intéressant en revanche de croiser les approches pour sortir du seul clivage ville-hôpital et suivre des agrégats de dépenses plus transversaux, par exemple pour des enjeux importants comme la santé mentale ou la perte d'autonomie, ou pour mesurer les effets de reversement de l'hôpital vers la ville du fait du virage ambulatoire.
Pour finir, et en écho à ce besoin de plus grande transversalité, nous nous sommes interrogés sur la transformation de l'Ondam en Ordam, à savoir un objectif régionalisé de dépenses d'assurance maladie. Ce débat revient régulièrement dans l'actualité. Il avait conduit à la création en 2012 du FIR, géré par les agences régionales de santé (ARS), et qui constitue depuis 2014 un sous-objectif de l'Ondam, dont il ne représente que moins de 2 % du total, soit 3,5 milliards d'euros pour 2019.
L'objectif serait double : favoriser une plus grande fluidité entre secteurs et contribuer à résorber les inégalités territoriales. Mais cette évolution se heurterait aussi à des difficultés qui ne sont pas que techniques : notamment, pourrait-on accepter des mécanismes régionaux de régulation de la dépense, par exemple des tarifs différents d'un territoire à l'autre ? L'idée est séduisante mais elle poserait en l'état plus de questions qu'elle n'apporterait de réponses.
Elle ne prendrait sens que dans une refonte de la gouvernance de notre système de santé pour aller vers un pilotage régionalisé. Ce n'est pas à l'ordre du jour et la brèche que nous avions ouverte lors de l'examen de la dernière loi santé, en confiant la présidence du conseil de surveillance des ARS au président de région, s'est vite refermée...
Il n'en demeure pas moins que le principe d'Ordam indicatifs, comme outil de suivi dans le temps et d'aide à la décision pour le rééquilibrage d'inégalités entre territoires, serait un premier pas utile.
Les dotations du FIR pourraient également être relevées pour donner plus de marges de manoeuvre à l'échelon territorial dans la conduite de politiques transversales entre la ville, l'hôpital et le médico-social, avec une gouvernance des ARS refondée dans le sens que nous avions préconisé.
Telles sont nos principales observations et recommandations. En l'absence d'un autre mode de régulation de la dépense de santé, l'Ondam est un outil dont on ne saurait se passer. Mais il faut aujourd'hui remettre les termes de transparence, d'équité et de visibilité au coeur de sa gestion et l'inscrire dans une réflexion stratégique et prospective qui fait défaut alors que l'on touche dans de nombreux domaines aux limites d'un pilotage budgétaire à courte vue de notre système de santé.
M. Michel Amiel . - La création d'objectifs régionalisés est une piste intéressante. Ne craignez-vous pas toutefois que cela n'entraîne une aggravation des inégalités territoriales ?
M. Jean-Noël Cardoux . - Je félicite nos rapporteurs pour la qualité de leur travail. Le rapport met l'accent sur des pistes que l'on évoque depuis longtemps. Si l'Ondam est un excellent outil, il s'est révélé au fil du temps très rigide. La pluriannualité serait donc judicieuse. Le décloisonnement, notamment entre la médecine de ville et l'hôpital, apparaît aussi fondamental, au même titre qu'une réforme des ARS.
M. Alain Milon , président . - Nous vous présenterons la semaine prochaine un rapport sur notre déplacement à Madrid. Je n'ai pas été convaincu par tous les aspects du système de santé espagnol, mais je l'ai été par la régionalisation qui s'est accompagnée d'une réduction considérable des inégalités territoriales.
Mme Michelle Gréaume . - L'Ondam est établi à partir de la tendance naturelle d'évolution des dépenses de santé. Mais depuis dix ans, il est calculé à partir d'une situation déjà contrainte par les restrictions budgétaires successives. On observe un décalage entre les besoins et les moyens qui ne cessent de diminuer. La crise des urgences n'est-elle pas ainsi le résultat des Ondam passés ? Ne vaudrait-il pas mieux investir pour remettre à niveau le système hospitalier, plutôt que de régionaliser au risque d'accroître les inégalités entre régions ? Depuis sa création, l'Ondam est un outil de maitrise des dépenses. Il a systématiquement été inférieur au tendanciel d'évolution des dépenses de santé, imposant un effort d'austérité à tous les acteurs. C'est pourquoi le groupe CRCE ne cesse de réclamer sa suppression. Que pensez-vous de la déclaration du président du conseil d'orientation des retraites qui estime qu'une progression de l'Ondam de 2,3 % sera dommageable pour l'hôpital public et la qualité des soins ?
M. René-Paul Savary , rapporteur . - Les représentants de l'assurance maladie sont réservés sur la territorialisation car les tarifs sont les mêmes sur tout le territoire. D'autres acteurs y sont plus favorables. Le mécanisme peut être intéressant si l'on se dote de moyens supplémentaires pour lutter contre les inégalités. C'est pourquoi nous proposons d'abord d'augmenter les dotations au FIR.
M. Michel Amiel . - Cela s'accompagne-t-il d'une forme de péréquation ?
M. René-Paul Savary , rapporteur . - Une forme de péréquation existe s'agissant du FIR. La péréquation consiste toujours à prendre aux uns pour donner plus aux autres, c'est toujours un peu critiquable, mais il faut bien reconnaître qu'il existe des inégalités criantes entre territoires en matière de psychiatrie par exemple. On pourrait réduire certaines inégalités en faisant en sorte que l'ARS porte des projets territoriaux. C'est pourquoi nous proposons que le président du conseil régional préside son conseil de surveillance. Le travail en silo des ARS ne peut plus continuer.
L'Ondam est un instrument budgétaire à courte vue. Fixer des objectifs pluriannuels permettrait d'aller au-delà. Je précise toutefois que l'Ondam ne représente pas l'ensemble des dépenses de santé. La dépense courante de santé s'élève à plus de 275 milliards d'euros. La consommation de soins et de biens médicaux, c'est-à-dire les soins remboursés, sans les dépenses de prévention, représente environ 200 milliards d'euros. La sécurité sociale assure 78 % de ces remboursements, les organismes complémentaires 13 %, tandis que le reste à charge des ménages s'élève à environ 7 %. L'Ondam ne représente que la partie régulée des soins, mais les soins de ville relèvent d'un système conventionnel, tandis que l'hôpital peut être plus facilement régulé par la modulation des tarifs en fonction de l'activité.
Madame Gréaume, effectivement à force de faire des économies de plusieurs milliards chaque année, il arrive un moment où l'hôpital craque. Certes, la question des moyens n'épuise pas le sujet, car il faut aussi poser la question de l'organisation, toutefois je plaide pour l'organisation d'états généraux sur l'hôpital ou au moins pour la réalisation d'un grand audit.
Mme Catherine Deroche , rapporteure . - Si l'assurance maladie n'est pas favorable à la création d'objectifs régionalisés de dépenses, d'autres acteurs soutiennent l'idée. Il est vrai que la création des grandes régions, marquées par des disparités internes importantes, rend la réforme plus compliquée. Toutefois cette évolution parait judicieuse mais devra s'accompagner d'une modification de la gouvernance.
M. René-Paul Savary , rapporteur . - Cela parait inéluctable.
M. Alain Milon , président . - On peut prendre l'exemple des lois de décentralisation de 1982 et 1983 : chacun a pu constater leur effet bénéfique pour les écoles, les collèges et les lycées.
M. Michel Amiel . - Grâce à des moyens nouveaux !
M. Alain Milon , président . - On a simplement donné aux collectivités territoriales le pouvoir de faire. Le modèle de l'État centralisateur n'est pas toujours très bon.
M. Daniel Chasseing . - La régionalisation pourrait aller dans le bon sens. Il conviendrait toutefois de réfléchir à une modulation des dotations du FIR en fonction de plusieurs critères, comme l'âge de la population, afin d'améliorer la prise en charge des premiers recours ou de financer la couverture médico-sociale adaptée.
La commission autorise la publication du rapport d'information.
LISTE DES PERSONNES ENTENDUES
___________
• Cour des comptes
Denis Morin , président de la 6 ème chambre
François de la Gueronnnière , président de section
Jean-Pierre Viola , conseiller maître
• Fédération hospitalière de France (FHF)
Cécile Chevance , responsable du pôle finances et FHF data
Michèle Deschamps , adjointe au pôle Finances
• Fédération de l'hospitalisation privée (FHP)
Emmanuel Daydou , directeur du pôle économique/juridique/prospective
Béatrice Noëllec , directrice des relations institutionnelles
Michel Ballereau , délégué général
• Fédération des établissements hospitaliers et d'aide à la personne (Fehap)
Stéphanie Rousval , directrice adjointe de l'offre de soins et des parcours de santé
François Grimonprez , directeur du réseau et des services institutionnels
• Unicancer
Philippe Peugny , directeur général adjoint du CLCC de Lille (Centre Oscar Lambret)
• Caisse nationale de l'assurance maladie des travailleurs salariés (Cnam)
Annelore Coury , directrice de la direction déléguée à la gestion et à l'organisation des soins
Claude Gissot , directeur de la direction de la stratégie, des études et des statistiques
• Comité d'alerte sur l'évolution des dépenses de l'assurance maladie
Christian Charpy , conseiller maître à la Cour des comptes
• Jean-Marc Aubert , directeur de la Direction de la recherche, des études, de l'évaluation et des statistiques (Drees), responsable de la task force sur la réforme du financement du système de soins, et Clémence Marty-Chastan , collaboratrice
• Les entreprises du médicament (LEEM)
Eric Baseilhac , directeur des affaires économiques, publiques et internationales
Fanny de Belot , responsable des affaires publiques
Annaik Lesbats , chargée de mission Affaires publiques
• Direction de la sécurité sociale (DSS)
Mathilde Lignot-Leloup , directrice
Thomas Wanecq, sous-directeur du financement du système de soins
* 1 Loi constitutionnelle n° 96-138 du 22 février 1996 instituant les lois de financement de la sécurité sociale (LFSS).
* 2 Loi organique n° 96-646 du 22 juillet 1996 relative aux lois de financement de la sécurité sociale.
* 3 Les comptes de la sécurité sociale - rapport de juin 2019.
* 4 Une étude de l'OCDE conduite en 2009 a montré que 25 pays sur 29 fixaient des objectifs de dépenses de santé : dans 9 pays, cet objectif se traduit par une contrainte budgétaire stricte avec allocation de budgets limitatifs à des entités régionales ou à des secteurs de l'offre de soins (dont le Royaume-Uni du fait d'un système de santé nationalisé) ; dans 16 pays, l'objectif peut être dépassé.
* 5 « Regard sur 12 ans d'Ondam (1997-2008) », Note de la commission des comptes de la sécurité sociale, n° 14, mars 2009.
* 6 Cf. partie B ci-après.
* 7 Rapport sur le pilotage des dépenses d'assurance maladie, avril 2010.
* 8 Les hypothèses retenues en trajectoire pluriannuelle pour 2020 à 2022 sont une croissance du PIB en volume de 1,7% par an, contre 2,3% pour l'Ondam.
* 9 La dépense de santé en 2018, édition 2019, Drees. Fiche sur l'évolution de la CSBM depuis 1950.
* 10 Loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie (article 40).
* 11 Placé auprès de la Commission des comptes de la sécurité sociale, le comité est composé du secrétaire général de cette commission, du directeur général de l'Institut national de la statistique et des études économiques et d'une personnalité qualifiée nommée par le président du Conseil économique, social et environnemental.
* 12 Décret n° 2011-432 du 19 avril 2011 fixant le seuil de déclenchement de l'alerte en cas de risque sérieux de dépassement de l'objectif national des dépenses d'assurance maladie (article D. 114-4-0-17 du code de la sécurité sociale).
* 13 Avis du comité d'alerte du 29 mai 2007, puis du 29 juin 2007 pour se prononcer sur les mesures de redressement proposées par les caisses d'assurance maladie. Des mesures de redressement ont été annoncées le 4 juillet 2007 par le Gouvernement.
* 14 Loi n° 2010-1645 du 28 décembre 2010 de programmation des finances publiques pour les années 2011 à 2014.
* 15 Loi organique n° 2005-881 du 2 août 2005 relative aux lois de financement de la sécurité sociale.
* 16 Le premier sous-objectif correspondait notamment aux dépenses d'assurance maladie pour les établissements publics et privés pratiquant des activités de médecine, chirurgie, obstétrique et odontologie (MCOO), aux dotations Migac et à la facturation de certains médicaments et dispositifs médicaux, tandis que le second regroupait les dépenses en psychiatrie et soins de suite et de réadaptation (SSR) ou encore les dotations de l'assurance maladie au Fmespp (fonds de modernisation des établissements de santé publics et privés).
* 17 Rapport sur l'application des lois de financement de la sécurité sociale, chapitre VI « La fixation de l'enveloppe de dépenses des établissements de santé dans le cadre de l'Ondam », Cour des comptes, septembre 2013.
* 18 C'est-à-dire médicaments vendus dans les pharmacies hospitalières pour un usage en ville.
* 19 Rapport sur l'application des lois de financement de la sécurité sociale, octobre 2018.
* 20 D'après les comptes de la sécurité sociale (rapport de juin 2019).
* 21 Comme le note la Drees (« Les dépenses de santé en 2018 - édition 2019), l'écart vient presqu'intégralement de la différence de concept retenu sur le champ de l'hôpital public : les comptes de la santé (CSBM) retracent la valeur des soins consommés et valorisés aux coûts de leurs facteurs de production, alors que l'Ondam comptabilise les ressources des établissements.
* 22 Couverture maladie universelle complémentaire.
* 23 Ceux-ci sont notamment composés d'une fraction de la contribution de solidarité pour l'autonomie (CSA), d'une fraction du prélèvement social opéré sur les produits de placement et sur les revenus du patrimoine et, depuis la LFSS pour 2018, d'une fraction de la contribution additionnelle de solidarité pour l'autonomie (Casa).
* 24 Rapport sur l'application des lois de financement de la sécurité sociale, octobre 2018.
* 25 D'après ce même rapport, entre 2008 et 2017, les dépenses de soins de longue durée en faveur des personnes âgées prises en charge par l'assurance maladie ont crû de 47 % et s'établissent à 11 milliards d'euros en 2017 ; les dépenses en faveur des personnes âgées des départements (APA, ASH, autres aides) progressent de 18 % et atteignent 7,3 milliards d'euros en 2017. Le PIB en valeur a crû de seulement 15 % sur la même période.
* 26 Cour des comptes, rapport 2018 sur l'application des lois de financement de la sécurité sociale.
* 27 Rapport sur l'application des lois de financement de la sécurité sociale et contribution à vos rapporteurs.
* 28 Cf. partie II.
* 29 Cette analyse s'appuie sur le volume économique, c'est-à-dire la valorisation monétaire des séjours, qui intègre un effet quantitatif (évolution du nombre de séjours) et un effet structure (déformation de la structure d'activité), en neutralisant les effets tarifs.
* 30 Avis n° 58 (2017-2018) au projet de loi de programmation des finances publiques pour les années 2018 à 2022, de Jean-Marie Vanlerenberghe, au nom de la commission des affaires sociales, Sénat, 31 octobre 2017.
* 31 Compte-rendu des débats de la séance publique du 9 novembre 2017.
* 32 Sur ce point, cf. les développements sur la sous-exécution des dépenses hospitalières (partie II).
* 33 Loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie.
* 34 Ces actions ne comportent pas, notamment, les actions sur les prix des produits de santé ou sur la performance interne des établissements de santé.
* 35 Comme retracé dans les Comptes de la sécurité sociale (rapport de juin 2018 - fiche éclairage 3.7 Les soins de ville dans l'Ondam entre 2010 et 2017), la sous-exécution s'est expliquée sur la période par un ralentissement des volumes de soins par rapport aux dynamiques passées et un « effet base » favorable d'un exercice à l'autre. L'avantage (ou désavantage) de base vient d'une sous-exécution (ou sur-exécution) de l'Ondam de l'année N-1 qui n'est pas entièrement anticipé dans la LFSS et se reporte mécaniquement sur l'Ondam de l'année N. La base de construction sera en effet supérieure (ou inférieure) à la base effective ce qui, à objectif donné, autorise plus (ou moins) de dépenses.
* 36 Les dépenses de santé en 2018 - édition 2019, Drees.
* 37 Rapport sur l'application des lois de financement de la sécurité sociale, septembre 2018.
* 38 Dans son rapport sur l'application des lois de financement de la sécurité sociale pour 2018, la Cour a formulé une proposition visant à compléter l'annexe au PLFSS relative à l'Ondam d'indicateurs relatifs au résultat et à l'endettement constatés (dernier exercice comptable clos) et prévisionnels (exercice en cours et exercice à venir) des établissements publics de santé
* 39 Article 26 de la loi n° 2018-32 du 22 janvier 2018 de programmation des finances publiques pour les années 2018 à 2022.
* 40 Il faut toutefois noter que la contribution de l'assurance maladie aux dépenses en établissements et services médico-sociaux constitue une enveloppe fermée qui ne peut en temps normal être ni dépassée ni sous-consommée.
* 41 Pour les établissements de santé, les modalités de mise en réserve des crédits (fixées par l'article L. 162-22-9-1 du code de la sécurité sociale) ont été modifiées par l'article 60 de la loi de financement de la sécurité sociale pour 2013 : celui-ci a étendu l'application d'un coefficient minorant les tarifs à l'ensemble de la masse tarifaire hospitalière alors qu'il pesait auparavant sur les seules dotations Migac et concernait donc principalement les établissements publics. La valeur du coefficient minorant les tarifs nationaux des prestations peut être différenciée par catégorie d'établissements.
* 42 Sur ces 250 millions d'euros, 50 millions ont été ciblés sur l'aide à des établissements en situation exceptionnelle, notamment dans les outre-mer.
* 43 Les taux indiqués ne prennent pas en compte le dispositif prudentiel ainsi que le mécanisme de reprise des allègements fiscaux et sociaux.
* 44 Le taux « K » est devenu le taux « L » en 2015, lequel a ensuite été scindé, par la loi de financement de la sécurité sociale pour 2017, en deux dispositifs de régulation distincts pour la ville et l'hôpital, reposant respectivement sur un taux Lv et un taux Lh. La LFSS pour 2019 a opéré une simplification de ce mécanisme, avec un déclenchement reposant sur un montant « M » de chiffre d'affaires, et non plus sur un taux d'évolution.
* 45 Article 21 de la loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019.
* 46 Cf. fiche d'éclairage précitée.
* 47 Article 12 de la loi n° 2018-32 du 22 janvier 2018 de programmation des finances publiques pour les années 2018 à 2022.
* 48 « Améliorer la pertinence des soins : un enjeu majeur pour notre système de santé », rapport d'information de Jean-Marie Vanlerenberghe, rapporteur général, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, n° 668 (2016-2017), Sénat, 20 juillet 2017.
* 49 Ces mesures portent en premier lieu sur la lombalgie commune, pour laquelle le recours à l'imagerie est inutile dans la phase aiguë. Les praticiens sont également incités à recourir aux produits de contraste pour réduire les effets indésirables chez les patients et à se tourner le plus possible vers des versions génériques.
* 50 Ce rapport envisage la fixation de tarifs par arrêté sur une période de 3 à 5 ans, avec des variations qui seraient prévues par un arrêté pluriannuel. Cela n'empêcherait pas d'introduire dans l'intervalle d'éventuels nouveaux tarifs liés à de nouvelles techniques médicales.
* 51 « Médicaments innovants : consolider le modèle français d'accès précoce », rapport d'information de Yves Daudigny, Catherine Deroche et Véronique Guillotin, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, n° 569 (2017-2018), Sénat, 13 juin 2018.
* 52 Ce fonds a été créé par la loi n° 2000-1257 du 23 décembre 2000 de financement de la sécurité sociale pour 2001. Il finance des actions d'investissement visant à améliorer la performance hospitalière au plan national.
* 53 « Refonder la tarification hospitalière au service du patient », rapport d'information n° 703 (2011-2012), par Jacky Le Menn et Alain Milon, rapporteurs, au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, Sénat, 25 juillet 2012.
* 54 Le Copermo (comité interministériel de la performance et de la modernisation de l'offre de soins hospitaliers) est une instance interministérielle permanente de décision et de conseil qui vise à définir une stratégie nationale en matière d'investissement hospitalier et instruit les projets d'investissement d'ampleur exceptionnelle et demandant à être soutenus au niveau national, selon des critères d'efficience, de soutenabilité financière et de valeur ajoutée pour l'offre de soins.
Les crédits délégués dans le cadre du Copermo s'établissent au total à près de 1,6 milliard d'euros jusqu'en 2018 (dont 1,24 milliard d'aide versée en capital et 0,35 milliard en emprunt aidé).
* 55 « Structure de l'Ondam et modalités de régulation », document du secrétariat général du HCAAM annexé au rapport « Innovation et système de santé », 25 février 2016.
* 56 Source : Cnam, Point de repère n° 49, février 2018. Ce montant de dépenses correspond aux PHEV remboursées par le régime général d'assurance maladie.
* 57 Ibid.
* 58 Il s'agit des spécialités pharmaceutiques onéreuses qui sont facturables à l'assurance maladie en sus des prestations d'hospitalisation (GHS).
* 59 Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 60 Cf. « Troisième partie : la régulation au service du projet de transformation », HCAAM, 2018.
* 61 L'année 2012 marque une exception du fait notamment du plan « Hôpital 2012 ».
* 62 « Réformes des modes de financement et de régulation. Vers un modèle de paiement combiné », rapport remis le 29 janvier 2019.
* 63 Article 65 de la loi de financement de la sécurité sociale pour 2012.
* 64 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 65 Article L. 1435-9 du code de la santé publique.
* 66 Les ressources du FIR intègrent, outre la contribution de l'assurance maladie, une contribution de la CNSA ainsi que des crédits issus de divers fonds (Fonds national de prévention, d'éducation et d'information sanitaire - Fnpeis, fonds tabac...).
* 67 Les ressources du FIR sont également alimentées, plus à la marge, par une dotation de la CNSA (à hauteur de 127 millions d'euros en 2017 d'après le rapport d'activité 2017 du FIR).
* 68 Source : rapport d'activité 2017 du FIR, octobre 2018.
* 69 Rapport sur les lois de financement de la sécurité sociale, chapitre VI « La stratégie et le pilotage central de l'organisation du système de soins : une refonte nécessaire », Cour des comptes, septembre 2015.
* 70 « L'avenir de l'assurance maladie. Assurer l'efficience des dépenses, responsabiliser les acteurs. », Cour des comptes, novembre 2017.