Rapport d'information n° 304 (2021-2022) de M. Jean SOL et Mme Victoire JASMIN , fait au nom de la commission des affaires sociales, déposé le 15 décembre 2021
Disponible au format PDF (1,1 Moctet)
Synthèse du rapport (452 Koctets)
-
L'ESSENTIEL
-
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS
EN SANTÉ MENTALE
-
II. UN CONTEXTE QUI ACCÉLÈRE LA PRISE
DE CONSCIENCE D'UN ENJEU DE SANTÉ PUBLIQUE MAJEUR
-
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS
EN SANTÉ MENTALE
-
AVANT-PROPOS
-
LISTE DES PRINCIPALES PROPOSITIONS
-
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS
EN MATIÈRE DE SANTÉ MENTALE
-
A. UN ÉVÉNEMENT COLLECTIF
ANXIOGÈNE : UN IMPACT À SUIVRE ET ÉVALUER DANS LE
TEMPS
-
1. La santé mentale, victime
collatérale de la crise sanitaire : des enseignements encore
partiels
-
2. Des signaux de vigilance sur certains publics
vulnérables
-
a) Des fragilités identifiées sur
certaines catégories, particulièrement les femmes et les
jeunes
-
b) Une atteinte particulière des personnes
déjà vulnérables ou précaires
-
c) Une catégorie professionnelle
particulièrement suivie : les soignants
-
d) Une absence de conclusions sur
l'évolution des pathologies
-
a) Des fragilités identifiées sur
certaines catégories, particulièrement les femmes et les
jeunes
-
3. Soutenir et coordonner un effort
d'amélioration des connaissances et de recherche en matière de
santé mentale
-
1. La santé mentale, victime
collatérale de la crise sanitaire : des enseignements encore
partiels
-
B. UNE CRISE QUI EXACERBE DES DIFFICULTÉS
BIEN CONNUES EN MATIÈRE DE PRISE EN CHARGE DE LA SANTÉ
MENTALE
-
A. UN ÉVÉNEMENT COLLECTIF
ANXIOGÈNE : UN IMPACT À SUIVRE ET ÉVALUER DANS LE
TEMPS
-
II. UN CONTEXTE QUI ACCÉLÈRE LA
PRISE DE CONSCIENCE D'UN ENJEU DE SANTÉ PUBLIQUE MAJEUR
-
A. PRÉVENIR ET DÉDRAMATISER LES
PROBLÈMES DE SANTÉ MENTALE : CAPITALISER SUR LES INNOVATIONS
AYANT ÉMERGÉ PENDANT LA CRISE SANITAIRE
-
B. AMÉLIORER LA LISIBILITÉ DES
PARCOURS DE PROXIMITÉ POUR FAVORISER L'ACCESSIBILITÉ AUX SOINS DE
SANTÉ MENTALE ET LES PRISES EN CHARGE PRÉCOCES
-
1. Renforcer l'approche intégrée de
la santé mentale et la coordination des acteurs au niveau
territorial
-
2. Revaloriser le rôle des psychologues au
sein du dispositif de soins
-
3. La pérennisation de la prise en charge
des psychothérapies : une mesure récente dont il conviendra
de tirer le bilan
-
a) Une avancée portée
depuis 2018 par plusieurs expérimentations
-
b) Un dispositif dont la pérennisation,
annoncée lors des Assises de la santé mentale et de la
psychiatrie, a été actée en loi de financement de la
sécurité sociale pour 2022 selon des modalités qui ne
satisfont pas l'ensemble de la profession
-
a) Une avancée portée
depuis 2018 par plusieurs expérimentations
-
1. Renforcer l'approche intégrée de
la santé mentale et la coordination des acteurs au niveau
territorial
-
A. PRÉVENIR ET DÉDRAMATISER LES
PROBLÈMES DE SANTÉ MENTALE : CAPITALISER SUR LES INNOVATIONS
AYANT ÉMERGÉ PENDANT LA CRISE SANITAIRE
-
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS
EN MATIÈRE DE SANTÉ MENTALE
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
-
• LISTE DES DÉPLACEMENTS
N° 304
SÉNAT
SESSION ORDINAIRE DE 2021-2022
Enregistré à la Présidence du Sénat le 15 décembre 2021
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur les
effets
de
l'
épidémie
de
covid-19
sur la
santé
mentale
,
Par M. Jean SOL et Mme Victoire JASMIN,
Sénateur et Sénatrice
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; Mme Élisabeth Doineau , rapporteure générale ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Brigitte Devésa, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Laurence Garnier, Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, M. Olivier Léonhardt, Mmes Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, MM. Dominique Théophile, Jean-Marie Vanlerenberghe .
L'ESSENTIEL
Souvent tabous, les troubles psychiques concernent chaque année un Français sur cinq et leur prise en charge est le premier poste de dépenses de l'assurance maladie, devant la prise en charge des cancers.
Cet enjeu majeur de santé publique a pris une forte résonance dans la crise sanitaire : le climat anxiogène d'incertitude et les mesures de restrictions qui accompagnent cette crise affectent la santé mentale d'un grand nombre de nos concitoyens, dont la vie sociale et parfois la situation économique se trouvent par ailleurs bouleversées . Certains publics, notamment les jeunes, sont particulièrement concernés.
Les besoins de prise en charge en santé mentale qui émergent de cette crise sanitaire font peser une pression supplémentaire sur un système déjà en forte tension. Mais ce contexte se révèle également propice à des initiatives et des innovations.
Cette crise sanitaire a une fois de plus mis en lumière les carences bien connues de notre système de suivi, de prévention et de prise en charge de premier niveau des troubles psychiques.
La tenue des Assises de la santé mentale et de la psychiatrie les 27 et 28 septembre 2021, à l'initiative du Président de la République, marque à cet égard une prise de conscience, sans répondre toutefois à toutes les attentes des professionnels du secteur.
Pour les rapporteurs, si le « contrecoup psychologique » de la crise sanitaire devra être évalué dans le temps long, ce contexte doit également être saisi comme une opportunité pour engager des évolutions indispensables dans le champ de la santé mentale .
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS EN SANTÉ MENTALE
A. UN ÉVÈNEMENT COLLECTIF ANXIOGÈNE : UN IMPACT À SUIVRE ET ÉVALUER DANS LE TEMPS
1. La santé mentale, victime collatérale de la crise sanitaire
Ce que certains médecins annonçaient très tôt comme une « vague psychologique » qui suivrait la première vague de l'épidémie a en réalité démarré très tôt, sous l'effet de la menace de la maladie mais également des mesures prises pour lutter contre sa propagation.
L'état dégradé de la santé mentale, mesuré par différents indicateurs (anxiété, dépression, pensées suicidaires, problèmes de sommeil, consommation de psychotropes, etc .) par plusieurs études, dont l' enquête CoviPrev conduite par Santé publique France, s'avère durable en dépit des variations constatées au fil des confinements ou déconfinements successifs.
L'impact de la crise sanitaire sur la santé
mentale des Français :
chiffres clés
• Le « choc » du premier confinement (mars-avril 2020)
soit quasiment le double du taux observé hors épidémie
• Un état de santé mentale dégradé qui s'installe dans la durée (octobre-novembre 2021)
• Une consommation de psychotropes qui confirme ces tendances
2. Des signaux de vigilance sur des publics particulièrement vulnérables
Certains publics appellent une vigilance particulière.
Parmi ces publics, on relève notamment les personnes souffrant déjà de troubles psychiques, avec une augmentation des facteurs d'angoisse et un abandon ou un mauvais suivi des traitements, même si chez certains patients des « syndromes de résilience » ont pu être observés, diminuant, au plus fort de la première vague, les symptômes de leur pathologie.
Les femmes et les jeunes sont également deux catégories identifiées comme plus fragilisées sur le plan psychologique par la crise sanitaire .
La réduction des interactions sociales, les violences domestiques et la précarité qui touche notamment les familles monoparentales et donc les femmes, ont renforcé l'impact de la pandémie en termes de santé mentale sur ces publics.
Les personnes âgées ont également souffert de leur isolement social, à domicile comme en Ehpad.
Enfin, un public professionnel a été identifié comme particulièrement vulnérable : les soignants. Très exposés au virus, ils sont aussi concernés par les conséquences en matière de santé mentale avec un fort stress et épuisement et une confrontation avec la mort.
Si de premières études sont déjà riches d'enseignements sur les conséquences de la crise sanitaire sur la santé mentale, ces enseignements ne sont que partiels : des études plus approfondies seront nécessaires pour évaluer ses effets dans le temps long.
À ce titre, les rapporteurs insistent sur la nécessité de renforcer les crédits attribués à la recherche en santé mentale en général, alors que le secteur souffre de financements insuffisants , mais également d'assurer la conduite de projets de recherches coordonnés aux niveaux national comme européen.
Cet effort de recherche devrait également concerner les cas de « covid long », alors que des médecins estiment entre 20 et 30 % la part des personnes infectées par ce virus présentant des signes dépressifs.
B. UNE CRISE QUI EXACERBE LES DIFFICULTÉS BIEN CONNUES DU SYSTÈME DE PRISE EN CHARGE EN SANTÉ MENTALE
1. Des enjeux tardivement pris en considération par les pouvoirs publics
L'action du délégué ministériel à la santé mentale a été très tôt intégrée aux cellules de crise et des contacts réguliers ont été entretenus avec les référents territoriaux.
Cependant, les campagnes de prévention en la matière ont été tardives . Alors que les mesures de confinement, leur durée et leur ampleur étaient inédites, on peut regretter que les conseils sur la préservation d'un bon état psychologique aient été très insuffisants dans un contexte de fortes incertitudes et de préoccupations majeures pour soi et ses proches. La campagne nationale lancée au printemps 2021 par l'Assurance maladie, Santé publique France et le Gouvernement a sans doute été la mieux relayée à ce sujet... un an après le début de la pandémie.
2. Des besoins nouveaux qui font peser une pression sur un système déjà en forte tension
Dans des conditions particulièrement difficiles, les services de psychiatrie ont su montrer une adaptation rapide avec des moyens limités et contraints. Des unités covid ont été montées dans différents services et les médecins ont tenté de garder le lien, souvent par téléphone, avec les patients qu'ils ne pouvaient plus suivre normalement du fait des confinements.
Des points préoccupants ont été néanmoins relevés concernant des atteintes aux droits des patients au cours de la première vague, notamment quant aux conditions d'accès au juge dans les cas d'isolement contraint. Ces éléments mériteront d'être suivis.
Globalement, cette situation des services et les études épidémiologiques doivent conduire à une vigilance renforcée sur les moyens apportés à la psychiatrie. En effet, alors que les services sont déjà saturés, notamment les établissements du service public hospitalier, cette « nouvelle vague » psychologique va encore accroître la pression.
Nous ne pouvons qu'être inquiets sur la capacité de notre système de soins, aujourd'hui, à apporter une réponse adéquate à ces enjeux, particulièrement en pédopsychiatrie.
À cet égard, les préconisations formulées en 2017 par la mission d'information du Sénat sur la situation de la pédopsychiatrie conservent leur pertinence et leur actualité.
II. UN CONTEXTE QUI ACCÉLÈRE LA PRISE DE CONSCIENCE D'UN ENJEU DE SANTÉ PUBLIQUE MAJEUR
Cette crise sanitaire rappelle l'urgence à consacrer à ce secteur en crise depuis plusieurs années un investissement plus important et constitue une opportunité d'engager des changements attendus.
A. PRÉVENIR ET DÉDRAMATISER LES PROBLÈMES DE SANTÉ MENTALE
1. Faciliter l'appropriation d'une culture de prévention
Un premier levier d'action réside dans la prévention et l'information. En effet, la stigmatisation des troubles psychiques constitue un facteur de non-recours aux soins . Selon le Pr Antoine Pelissolo, les représentations sur les maladies mentales dans notre pays (associées à la culpabilité, la honte, l'incompréhension...) seraient comparables à celles observées en Écosse il y a 40 ans.
Pourtant, des informations ou initiatives existent et la crise sanitaire a eu pour mérite de contribuer à les faire connaître un peu plus. Le site « psycom.org », cofinancé par Santé publique France et le ministère chargé de la santé, délivre une information en direction de plusieurs publics et aide à s'orienter dans le système de prise en charge, avec un annuaire des structures néanmoins limité pour l'heure à l'Île-de-France. Un autre site est ciblé sur les familles, « CléPsy », porté notamment par les équipes du service de pédopsychiatrie de l'hôpital Robert-Debré de Paris.
Les sites d'information « grand public » aident à rompre l'isolement et répondent à un besoin mais cette réponse n'est pas adaptée à tous les publics ; un soutien direct est indispensable pour atteindre les plus fragiles. À cet égard, les rapporteurs attirent l'attention sur plusieurs initiatives à développer, à l'image du projet « premiers secours en santé mentale » , pour l'heure ciblé sur le public étudiant, qui favorise la prévention à travers des démarches de pair à pair. Les actions de soutien à la parentalité devraient être selon plusieurs spécialistes un autre domaine prioritaire pour des actions d'accompagnement et de repérage précoce des troubles chez l'enfant et l'adolescent.
2. Renouveler les pratiques en intégrant pertinemment l'outil numérique
Sur le champ de l'information, du repérage et du « premier contact » en santé mentale, la crise sanitaire a donné lieu à un foisonnement d'initiatives , s'appuyant sur une diversité de supports : des applications proposant une autoévaluation de son état mental voire des conseils personnalisés ou des sites proposant des téléconsultations avec des psychologues ont émergé ou rencontré un développement au cours de l'année 2020.
En octobre 2020, un rapport de retour d'expériences de la délégation ministérielle à la santé mentale et à la psychiatrie recensait 150 dispositifs innovants, dont 63 % à l'initiative de structures publiques. Les lignes d'écoute notamment se sont multipliées : l'ARS en recensait 18 à cette date pour la seule région Île-de-France, en portant un premier bilan mitigé (lignes fermées, faible recours ou bénéfice difficile à évaluer).
Ces outils tels que les lignes d'écoute, facilement accessibles, aident des personnes à « franchir le pas » pour parler de leurs troubles psychiques, voire entrer dans un accompagnement. Ils permettent de capter une demande, de l'orienter, de la filtrer. Il ne peut s'agir toutefois que d'une offre de service complémentaire.
En effet, l'outil numérique peut se révéler excluant pour d'autres publics et ne saurait bien entendu tenir lieu de seule réponse dans des prises en charge qui reposent d'abord sur la relation humaine avec un soignant.
L'intérêt dans le temps de ces outils devra être évalué, notamment en termes de qualité des parcours de prise en charge et de continuité du suivi pour ceux qui proposent une mise en relation avec des professionnels par le biais de téléconsultations. Une plus grande cohérence entre les dispositifs gagnerait en outre à être recherchée, dans un souci de lisibilité de l'offre mais aussi pour que ces lignes d'écoute puissent être adossées à un réseau territorial de structures et de professionnels à l'image de ce que le numéro vert « Psy Île-de-France » mis en place en avril 2020 peut proposer, en s'appuyant sur l'expertise du centre psychiatrique d'orientation et d'accueil du GHU de Paris.
Pour les sites de téléconsultation adossés à des plateformes commerciales, un dispositif de certification des intervenants serait par ailleurs un gage de qualité.
B. AMÉLIORER LA LISIBILITÉ DES PARCOURS DE PROXIMITÉ
1. Renforcer l'approche intégrée de la santé mentale et la coordination territoriale des acteurs
Un autre levier d'amélioration des prises en charge de premier niveau en santé mentale réside dans l'organisation de parcours de proximité lisibles et accessibles.
D'après l'IGAS, si 15 à 40 % de la file active des médecins généralistes présenterait un trouble mental ou une souffrance psychique, les outils cliniques permettant de repérer précocement ces troubles, tels que des questionnaires simples, restent globalement peu connus. Leur diffusion pourrait être étendue aux pédiatres, mais aussi auprès des acteurs de la médecine du travail ou scolaire.
Le délégué ministériel à la santé mentale et à la psychiatrie a également suggéré lors de son audition d' intégrer ces professionnels de la prévention primaire dans les projets territoriaux de santé mentale (PTSM) en cours de structuration , actuellement au nombre de 104, ce qui pourrait contribuer à une approche plus globale ou intégrée de la santé mentale. Néanmoins, pour l'heure, ces projets de coordination sont encore perçus comme hétérogènes dans leur mise en oeuvre même si la démarche ascendante et collaborative sur laquelle ils reposent est perçue comme intéressante. Surtout, les moyens permettant une montée en puissance de ces outils chronophages pour les professionnels de terrain font encore souvent défaut et devraient être renforcés.Ce besoin de coordination montre également l'intérêt de promouvoir de nouveaux métiers en santé facilitant l'orientation des patients dans le système de soins et oeuvrant en faveur de la prévention. À cet égard, les rapporteurs insistent sur le rôle des infirmiers de pratique avancée, dont il existe depuis 2019 une mention en santé mentale et psychiatrie. Toutefois, leur nombre est encore modeste et la reconnaissance d'un investissement de deux ans de formation reste trop limitée.
2. Renforcer le rôle des psychologues dans le dispositif de soins
Les psychologues sont des acteurs clés de la prise en charge de premier niveau en santé mentale. Pour autant, la profession s'estime, à raison, mal reconnue et insuffisamment valorisée dans le système de soins.
En effet, en France, contrairement à d'autres pays, prédomine une approche médicale des prises en charge psychiques. De fait, les psychologues sont peu « visibles » et relativement isolés : ils ne participent pas aux PTSM. La profession est peu structurée : il n'existe pas d'ordre ou de code de déontologie qui s'impose à ses membres. Les formations universitaires sont perçues comme hétérogènes et leur volet clinique insuffisant. Les représentants des psychologues eux-mêmes plaident pour un allongement de leurs études, sous la forme d'un doctorat professionnalisant, et une plus grande organisation de leur profession, dans le respect de l'autonomie de chacun.
Pour revaloriser le positionnement des psychologues dans les parcours de prise en charge, en articulation avec les autres acteurs, une concertation sur ces différents sujets apparaît nécessaire.
La généralisation, par la loi de financement de la sécurité sociale pour 2022, de la prise en charge par l'assurance maladie des séances réalisées avec un psychologue dès l'âge de trois ans constitue une première avancée en ce sens ; cependant, cette mesure, qui fait suite à des expérimentations engagées depuis 2018, n'a pas levé toutes les inquiétudes de la profession, avec des conditions financières jugées peu attractives et une condition de prescription médicale obligatoire qui pourrait constituer un frein.
Ces deux aspects seront des points de vigilance à suivre dans le bilan de l'application de cette mesure, de même que les freins autres que financiers qui pourraient perdurer dans l'accès à un accompagnement par des psychologues.
Réunie le mercredi 15 décembre 2021 sous la présidence de Mme Catherine Deroche, présidente, la commission des affaires sociales a adopté le rapport d'information de Mme Victoire Jasmin et M. Jean Sol sur la santé mentale face à la crise sanitaire liée à l'épidémie de covid-19.
AVANT-PROPOS
Mesdames, Messieurs,
Un Français sur cinq - soit 13 millions de personnes - est touché chaque année par un trouble psychique et plus de deux tiers d'entre eux (64 %) a déjà ressenti une souffrance psychique. Avec 22,7 milliards d'euros de dépenses en 2019 1 ( * ) , soit 14 % des dépenses totales remboursées par l'ensemble des régimes, la santé mentale se classe au premier poste des prises en charge par l'Assurance maladie, devant les cancers et les maladies cardiovasculaires.
Souvent considéré comme un sujet tabou, cet enjeu de santé publique majeur a pris une résonance particulière dans le contexte de la crise sanitaire liée à l'épidémie de covid-19 et face aux restrictions qui l'ont accompagnée et l'accompagnent encore : le climat anxiogène d'incertitude, les mesures de confinement, strict ou partiel, et leurs conséquences sur la vie sociale et économique de nombreux Français, la fermeture des établissements scolaires ou encore le recours massif au télétravail ont bouleversé les repères et affecté la santé mentale d'un grand nombre de nos concitoyens.
L'impact de la crise sanitaire sur certains publics vulnérables (anxiété, dépression, syndrome de stress post-traumatique...) a fait l'objet, dès le printemps 2020, d'alertes par des professionnels de santé, dont la prise en compte par les pouvoirs publics a cependant été tardive. C'est en particulier le cas des enfants et des jeunes, chez lesquels la prévalence des troubles psychiques a connu une hausse générale entre 2019 et 2020 d'après le rapport annuel sur les droits des enfants de la Défenseure des droits, et même un doublement parmi les 15-24 ans (22 % d'entre eux présentaient un syndrome dépressif en mai 2020 après le premier confinement, contre 10 % en 2019) 2 ( * ) .
Cette crise sanitaire, par son ampleur inédite, a donné une visibilité aux problématiques de santé mentale mais elle a également mis en lumière les difficultés bien connues de notre modèle de prise en charge, dont le manque de lisibilité, les cloisonnements, les disparités territoriales et les inégalités d'accès comme le déficit chronique de financement ont été mises en exergue dans de nombreux rapports.
L'inscription de cette crise dans la durée confronte ce modèle en tension au défi d'une prise en charge de premier niveau adaptée, dans des délais raisonnables et des conditions satisfaisantes pour l'ensemble des patients.
Ce faisant, cette crise catalyse les attentes fortes des acteurs du secteur. La tenue des premières Assises de la santé mentale et de la psychiatrie, les 27 et 28 septembre 2021, à l'initiative du Président de la République, marque une prise de conscience des pouvoirs publics qu'il convient de saluer. Un plan d'urgence de 1,9 milliard d'euros sur cinq ans traduit l'ambition de « redonner du souffle, de la dynamique et de l'envie » aux acteurs du monde de la psychiatrie et de leur « redonner progressivement les moyens de travailler ». Cependant, les annonces faites à cette occasion n'ont pas répondu à l'ensemble des attentes.
Attachée à ces enjeux de santé publique, auxquels le Sénat a déjà consacré plusieurs travaux approfondis qui conservent toute leur pertinence et leur actualité 3 ( * ) , la commission des affaires sociales a engagé une mission d'information sur la santé mentale des Français face à l'épidémie de covid-19.
L'impact collatéral de cette crise sur la santé mentale des Français, au-delà du « choc » collectif constitué par les épisodes de confinement strict, interroge en effet sur la capacité de notre système de prise en charge spécialisée à y faire face et appelle à une vigilance particulière. D'un autre côté, ce contexte inédit, en révélant la résilience des acteurs, a également accéléré la conduite de projets innovants et favorisé une évolution intéressante des pratiques et des outils. Ces évolutions pourraient servir de moteur à une transformation de l'offre spécialisée en santé mentale, susceptible de contribuer à une « dé-stigmatisation » des troubles psychiques indispensable pour mettre fin à une prise en charge actuellement insuffisante.
Sans aborder l'ensemble des problématiques liés à la psychiatrie et au système de prise en charge de la santé mentale, déjà largement documentées, le présent rapport dresse un état des lieux ciblé de l'impact de la crise sanitaire sur la santé mentale des Français, en l'état actuel des connaissances. Il formule des propositions pour renforcer la recherche et la collecte de données de santé publique sur cette thématique, ainsi que pour faciliter l'accès à des prises en charge de premier niveau qui soient à la fois précoces, pour ne pas laisser les troubles s'installer, et adaptées aux attentes et besoins des différents publics, en particulier les plus vulnérables, en tout point du territoire.
LISTE DES PRINCIPALES PROPOSITIONS
Proposition n° 1 : Renforcer le suivi épidémiologique sur les pathologies mentales et poursuivre l'analyse de l'impact de la pandémie sur la santé mentale
Proposition n° 2 : Soutenir et coordonner, au niveau national et européen, les études de suivi de l'impact de la crise sanitaire sur la santé mentale de la population générale ainsi que sur des populations spécifiques comme les soignants ou les jeunes
Proposition n° 3 : Favoriser la conduite d'une étude de suivi des patients post-covid-19 pour étudier les liens entre infection et maladie mentale et évaluer l'impact des stratégies thérapeutiques
Proposition n° 4 : Renforcer l'offre de soins en santé mentale et les capacités d'accueil en psychiatrie et particulièrement en pédopsychiatrie
Proposition n° 5 : Soutenir et développer les démarches visant à favoriser la prévention et le repérage précoce
Proposition n° 6 : Faciliter l'accès à des inventaires des structures compétentes et contacts pertinents au niveau local
Proposition n° 7 : Développer des programmes d'accompagnement et de soutien à la parentalité pour favoriser le repérage précoce des signes de détresse chez l'enfant et l'adolescent et prévenir les troubles psychologiques
Proposition n° 8 : Pérenniser des lignes d'écoute et d'orientation en veillant à la cohérence et à la lisibilité des dispositifs proposés au niveau régional. Établir une labellisation des sites ou plateformes de téléconsultation pour s'assurer de la compétence des intervenants
Proposition n° 9 : Favoriser le recours à la téléconsultation ou au soutien par téléphone ou messagerie comme compléments aux prises en charge habituelles
Proposition n° 10 : Favoriser la diffusion auprès des médecins généralistes, pédiatres, médecins scolaires et médecins du travail d'outils cliniques permettant de détecter précocement d'éventuels troubles psychologiques
Proposition n° 11 : Expérimenter, dans le cadre d'une organisation territoriale, des offres permettant de faciliter un « premier contact », physique ou virtuel, avec des professionnels spécialisés en santé mentale
Proposition n° 12 : Favoriser l'émergence de nouveaux métiers de médiation et d'aide à la coordination des parcours en santé mentale et revaloriser le statut des infirmiers de pratique avancée
Proposition n° 13 : Revaloriser le positionnement des psychologues dans les parcours de prise en charge « de première ligne » en adaptant en conséquence leur formation
Proposition n° 14 : Associer les psychologues aux dispositifs territoriaux tels que les projets territoriaux de santé mentale pour renforcer leur visibilité et leur articulation avec les autres acteurs et renforcer le dispositif de présence de psychologues libéraux dans les maisons et centres de santé
I. LA CRISE SANITAIRE, UN AMPLIFICATEUR DES BESOINS EN MATIÈRE DE SANTÉ MENTALE
A. UN ÉVÉNEMENT COLLECTIF ANXIOGÈNE : UN IMPACT À SUIVRE ET ÉVALUER DANS LE TEMPS
1. La santé mentale, victime collatérale de la crise sanitaire : des enseignements encore partiels
a) Une augmentation des états anxieux et dépressifs en population générale
La pandémie de covid-19, dont les premières répercussions ont démarré en mars 2020 en France et en Europe, a produit une série de conséquences palpables sur la santé mentale de la population.
Deux aspects de la pandémie ont contribué à ces conséquences sur la santé mentale :
- l'épidémie elle-même , avec la crainte face au virus , au risque de contamination et à la maladie et son risque mortel , pour soi ou ses proches ;
- les mesures de lutte contre la propagation du virus , avec des mesures de confinement , d'activité partielle ou de télétravail subis ou encore la fermeture des écoles, perturbant fortement la vie sociale et familiale et l'environnement économique.
Différentes études épidémiologiques ont été menées, en France comme au niveau international, pour analyser l'impact de la pandémie sur la population générale, certaines étant spécifiquement consacrées à la santé mentale. Les analyses convergent pour constater une dégradation sensible de l'état psychologique de la population générale .
En France, l'agence nationale de santé publique, Santé publique France, mène depuis le 23 mars 2020 une enquête pour suivre en population générale l'évolution des comportements et de la santé mentale. Les différentes vagues de cette enquête, qui se poursuit encore, montrent les dynamiques de la situation française en matière de santé mentale et un impact certain de la période sur l'état psychologique de la population générale
L'enquête CoviPrev
CoviPrev est une enquête transversale répétée (chaque échantillon est indépendant) par internet auprès de 2000 répondants âgés de 18 ans et plus, recrutés au sein d'un panel d'internautes (inscrits pour obtenir des points cadeaux en l'échange de participation à des enquêtes) selon la méthode des quotas appliquée aux variables suivantes : sexe, âge, CSP, taille d'agglomération, région de résidence.
Il est actuellement prévu de prolonger cette étude jusqu'à l'automne prochain. Ensuite, si la sortie de crise épidémique se poursuit, d'autres dispositifs d'enquête tels que le baromètre santé pourront prendre la relève, si la fréquence des points exigée par la crise épidémique n'est plus justifiée
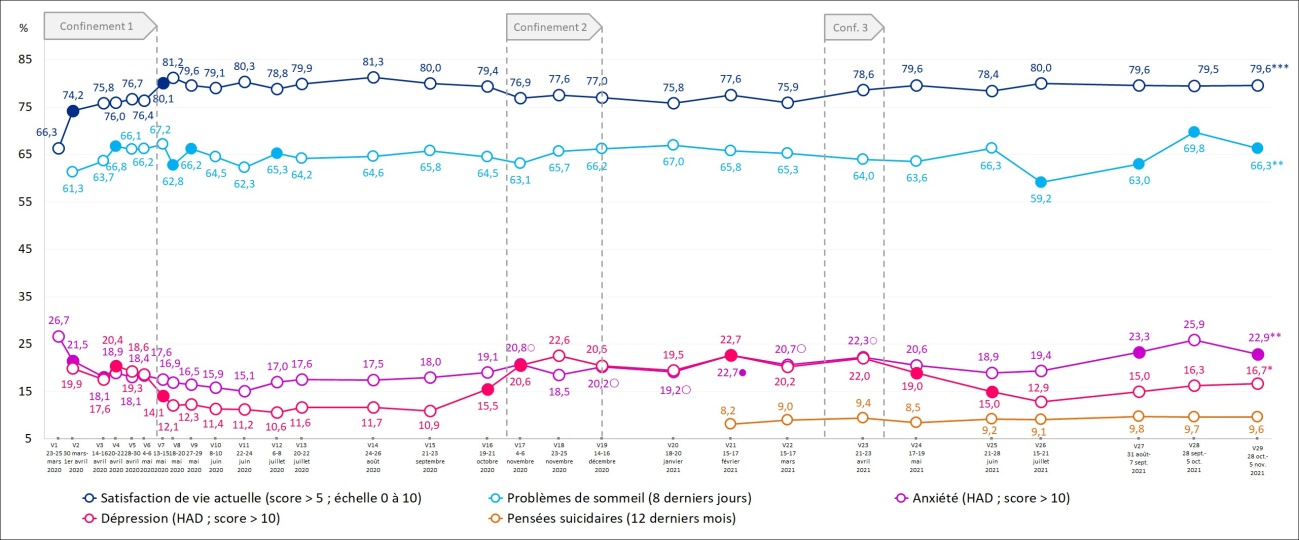
Les principaux indicateurs retenus montrent dès le premier confinement, une dégradation sensible :
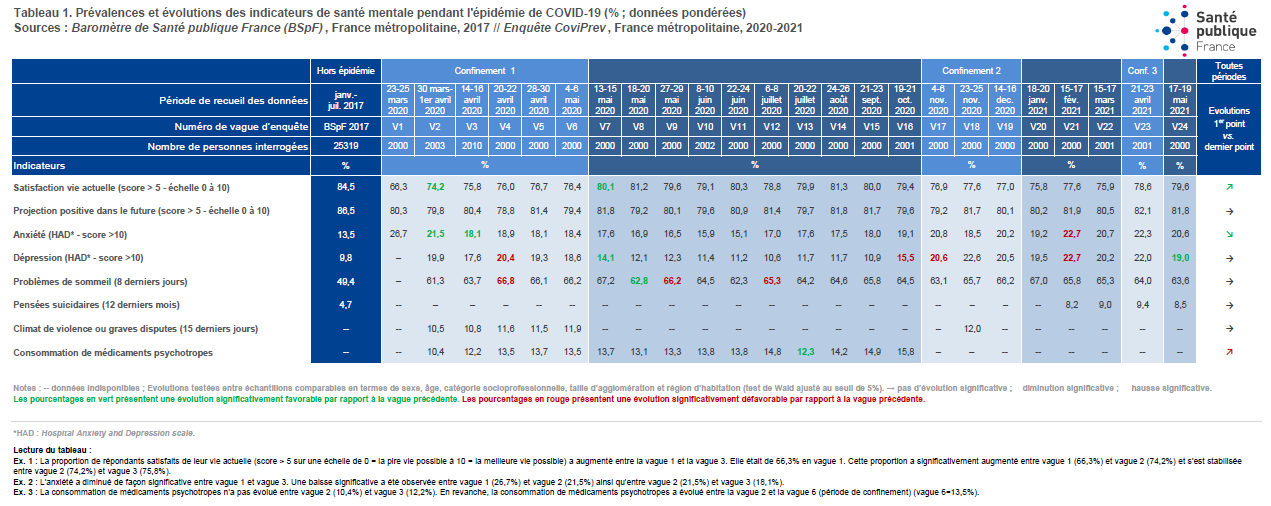
- de la satisfaction de vie actuelle, qui s'effondre brutalement en mars 2020 à 66,3 % contre 84,5 % hors épidémie ;
- concernant l'interrogation sur la projection positive dans le futur, avec un taux de 80,3 % en mars 2020 contre 86,5 % hors épidémie.
Parallèlement, différents indicateurs sont eux en hausse notable , également dès le premier confinement :
- les signes d'anxiété sont ainsi estimés en mars 2020 à hauteur de 26,7 % des Français, contre 13,5 % hors épidémie, avec une baisse progressive au fil du confinement mais un taux jamais inférieur à 18 % ;
- les syndromes dépressifs sont eux évalués à 19,9 % dès la fin mars 2020, contre 9,8 % hors épidémie ;
- les problèmes de sommeil sont relevés dès la fin mars 2020 pour 61,3 % de la population, contre 49,4 % en temps normal.
Évolution de différents indicateurs de
santé mentale
depuis le début de la
pandémie
Source : Santé publique France - Enquête CoviPrev
Prévalences
Sources : Baromètre de Santé publiques France (BSpF), France métropolitaine, 2017 // Enquête Coviprev, France métropolitaine, 2020-2021
Les différentes phases de la pandémie conduisent à des variations dans les indicateurs suivis par le baromètre de Santé publique France. Ainsi, concernant l'anxiété et la dépression, on constate une baisse relative à l'issue du premier confinement, une stabilisation à un niveau élevé , avant une nouvelle hausse dès la fin de l'été 2020, avant même le deuxième confinement.
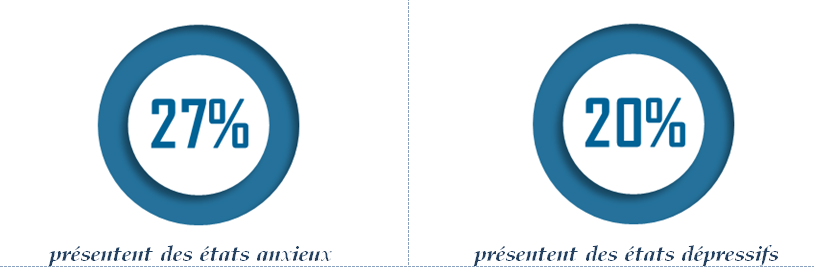
Surtout, les rapporteurs soulignent que plus d'un an après le début de la pandémie, les différents aspects analysés demeurent à des niveaux estimés très supérieurs à la situation observée hors épidémie. Ainsi, au début du mois de novembre 2021, un état anxieux demeure relevé pour 22,9 % de l'échantillon , soit plus de 9 points au-dessus de l'enquête de 2017 servant de référence, quand les syndromes dépressifs sont encore estimés pour 16,7 %, soit près de 7 points au-dessus de 2017.
Ces analyses ont été confirmées par l'enquête EpiCov menée conjointement par l'Institut national de la santé et de la recherche médicale (Inserm) et la Direction de la recherche, des études, de l'évaluation et des statistiques (Drees). Dans les résultats relatifs à la première vague de l'enquête 4 ( * ) , la Drees estime ainsi qu'en mai 2020, à l'issue du premier confinement, 13,5 % des personnes âgées de 15 ans ou plus en France présentaient un symptôme dépressif , soit une hausse de 2,5 points par rapport à 2019.
Constatant que la survenue d'un syndrome dépressif est fortement corrélée à la situation individuelle, les auteurs de l'étude soulignent certains facteurs spécifiques à la situation sanitaire , notamment le fait de voir sa situation financière se dégrader depuis le confinement, ou les conditions mêmes de ce dernier - en appartement, seul, ou en dehors de son logement habituel, chez ses parents ou un conjoint -, ou encore d'avoir présenté des symptômes évocateurs de la covid-19.
Une troisième vague de l'enquête, menée de juin à août 2021, a été dédiée particulièrement à l'impact de la crise sanitaire sur la santé mentale. Ses résultats ne sont à cette date pas encore connus.
Enfin, élément révélateur des besoins en matière de santé mentale, le délégué ministériel à la santé mentale et à la psychiatrie a souligné auprès des rapporteurs l'évolution de la nature des consultations auprès des médecins généralistes durant la première phase de la crise sanitaire. Ainsi, « alors qu'au début de l'épidémie les demandes de consultation pour d'autres motifs, comme le suivi de maladies chroniques, le suivi pédiatrique ou le suivi de grossesse ont chuté de plus de 50 % par rapport à l'activité courante pour près d'un médecin généraliste sur deux, les demandes de soins liées à la santé mentale sont une exception notable : elles ont augmenté pour la moitié des médecins ».
Malgré ces enquêtes, le suivi épidémiologique apparaît insuffisant aux yeux de différents intervenants. Les Prs Pelissolo et Leboyer ont ainsi insisté sur la nécessité de renforcer l'analyse des conséquences du covid en population générale et post-covid.
Interrogé par les rapporteurs sur une « vague psychiatrique » qui pourrait être identifiée, le délégué ministériel à la santé mentale et à la psychiatrie considère qu'une telle vague n'est pas visible jusqu'à l'été 2020 , avec cependant des situations très contrastées selon les régions , une forte tension étant soulignée en Île-de-France par exemple. Cependant le délégué constate une dégradation généralisée attestée de la santé mentale de la population depuis la rentrée de septembre 2020 .
b) Une préoccupation particulière concernant les suicides
La question des suicides durant les différentes vagues de la crise sanitaire et particulièrement la première vague est un sujet de préoccupation particulière. En effet, les différents facteurs évoqués précédemment, particulièrement la solitude , sont des facteurs de risque suicidaire.
La poursuite sur la durée des mesures de confinement et, plus globalement, de la crise sanitaire, ont renforcé les craintes sur la santé mentale et, particulièrement, sur la question du suicide. Ainsi, l'après-confinement et la situation observée avaient conduit en 2020 Michel Debout à titrer une enquête pour la fondation Jean Jaurès « suicide : l'autre vague à venir du coronavirus ? », le psychiatre soulignant les effets récurrents des crises économiques et sociales sur cette question.
Si les analyses sur les suicides durant la crise sanitaire doivent encore être complétées, les données 5 ( * ) relevées au niveau national par le CHU de Montpellier sont de 10 400 hospitalisations pour tentative de suicide durant le premier confinement. Ce chiffre, conforme aux observations faites dans d'autres pays, montre une baisse par rapport à l'année 2019 . Cependant, comme le soulignent certaines analyses, cette baisse est essentiellement le fait des tentatives « non-sévères » quand on constate en revanche une stabilité du nombre de tentatives sévères et de décès pendant l'hospitalisation. Cette analyse semble également partagée par le Pr Gorwood 6 ( * ) , chef de pôle au GHU Paris-Psychiatrie et neurosciences, qui soulignait que, si le nombre de tentatives avait pu baisser au début de l'épidémie, elles se traduisaient en proportion davantage par un décès .
Le Pr Gorwood estime en outre que si de nouvelles tentatives sont sans doute imputables en partie à l'épidémie, d'autres ont sans doute été évitées ce qui, d'un point de vue statistique, peut expliquer leur stabilité.
D'un point de vue plus général et sur une période plus longue, concernant la question des pensées suicidaires au cours des douze derniers mois , l'enquête CoviPrev montre un taux élevé à la fin 2021, avec 9,6 % des Français, soit 5 points de plus que le niveau hors épidémie .
Cet indicateur, mesuré depuis la vague de février 2021 où l'agence estimait à 8,2 % le nombre de Français ayant eu des pensées suicidaires au cours de l'année écoulée, se maintient à un niveau élevé, toujours supérieur à ce taux.
c) Une confirmation par la consommation de médicaments
L'enquête CoviPrev, sans avoir de données de référence hors épidémie, a suivi sur une partie de l'année 2020 la consommation de médicaments psychotropes . Celle-ci a sensiblement augmenté durant le premier confinement, concernant 10,4 % de la population à la fin mars 2020 et jusqu'à plus de 13,5 % sur les dernières semaines du confinement. Surtout, cette progression a été quasi continue, malgré une baisse durant le mois de juillet, et cette consommation concernait finalement 15,8 % de la population à la fin du mois d'octobre 2020 , à la veille du deuxième confinement.
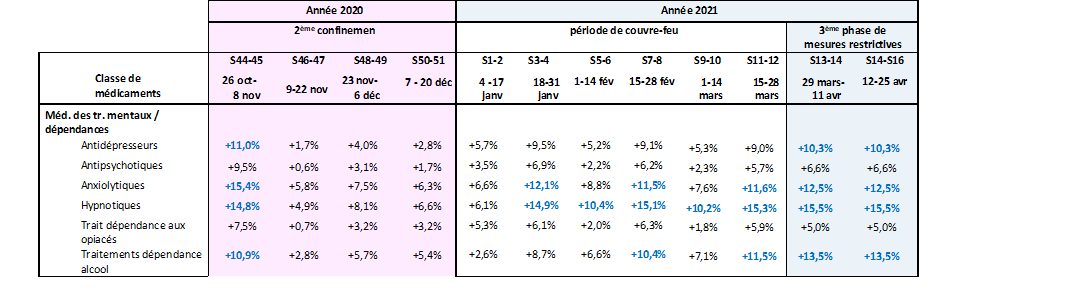
Les rapports du groupement d'intérêt scientifique (GIS) de l'Assurance maladie et de l'Agence nationale de sécurité du médicament et des produits de santé, Epi-Phare, permettent également de suivre la consommation de médicaments, particulièrement révélatrice de l'état psychologique de la population durant la pandémie et qui confirme les résultats des enquêtes épidémiologiques.
Consommations médicamenteuses des
médicaments des troubles mentaux
et des troubles des addictions entre
les semaines S10 de 2020 et S16 de 2021
Consommations médicamenteuses du 2 mars 2020 au 25
avril 2021 : écart relatif entre les nombres de délivrances
observés et attendus.
Les périodes de confinement entre les
semaines 12 et 19 de 2020 et entre les semaines 44 et 51 de 2020 sont
représentées en rouge, la 3
ème
phase de mesures
restrictives à partir du 3 avril 2021 est représentée
en bleu.
Source : Rapport EPI-PHARE, Usage des médicaments de ville en France durant l'épidémie de covid-19 - point de situation jusqu'au 25 avril 2021 .
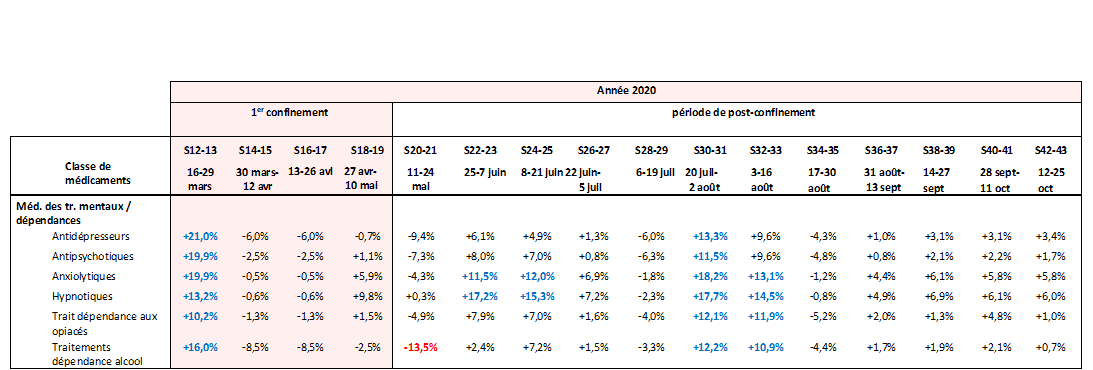
On constate ainsi une augmentation immédiate et substantielle de la consommation de médicaments dès la première semaine de confinement de mars 2020 , avec des consommations d'antidépresseurs, d'antipsychotiques ou d'anxiolytiques toutes supérieures aux cibles attendues, et ce dans des proportions autour de 20 % .
Cette tendance à une consommation majorée, même dans de moindres proportions, est également constatée pour les hypnotiques et pour les traitements de dépendance à l'alcool ou aux opiacés .
D'autres périodes de forts écarts à la hausse sont aussi constatées depuis : au milieu de l'été 2020, immédiatement lors du deuxième confinement de 2020 et, en 2021, durant plusieurs semaines du couvre-feu et immédiatement au démarrage de la phase de mesures restrictives. Chaque « choc » de mesures ou de reprise épidémique semble ainsi conduire à une surconsommation de ces médicaments.
Sur cet aspect également, l'évolution semble durable : la dynamique constatée en 2020 lors des premières vagues apparaît maintenue en 2021. Le rapport de mai 2021 constate ainsi que « la tendance forte de l'augmentation d'utilisation de ces 3 classes de médicaments s'est encore amplifiée en 2021 », avec des hausses des délivrances de + 5% à + 13 % selon les médicaments, et des hausses d'instaurations de + 15% à + 26 % par rapport à l'attendu.
Usage des médicaments de ville en
France
durant l'épidémie de covid-19
|
Année 2020 |
||||||||||||
|
1 er confinement |
post-confinement |
2 ème confinement |
Total |
|||||||||
|
S12 à S19 |
S20 à S43 |
S44 à S51 |
S12 à S51 |
|||||||||
|
Antidépresseurs |
+ 2,2 % |
+ 142 304 |
+ 1,9 % |
+ 375 440 |
+ 4,7 % |
+ 313 841 |
+ 2,6 % |
+ 831 585 |
||||
|
Antipsychotiques |
+ 4,2 % |
+ 75 412 |
+ 1,9 % |
+ 106 740 |
+ 3,6 % |
+ 67 938 |
+ 2,7 % |
+ 250 089 |
||||
|
Anxiolytiques |
+ 6,3 % |
+ 387 207 |
+ 6,1 % |
+ 1 136 972 |
+ 8,6 % |
+ 544 405 |
+ 6,7 % |
+ 2 068 584 |
||||
|
Hypnotiques |
+ 5,4 % |
+ 125 574 |
+ 7,5 % |
+ 526 390 |
+ 8,4 % |
+ 200 154 |
+ 7,3 % |
+ 852 119 |
||||
|
Trait dépendance aux opiacés |
+ 2,3 % |
+ 9 677 |
+ 2,8 % |
+ 34 999 |
+ 3,6 % |
+ 15 061 |
+ 2,9 % |
+ 59 736 |
||||
|
Traitements dépendance alcool |
- 0,7 % |
- 678 |
+ 1,4 % |
+ 4 108 |
+ 6,1 % |
+ 6 125 |
+ 1,9 % |
+ 9 555 |
||||
|
Année 2021 |
||||||
|
couvre-feu |
3
ème
phase
|
Total |
||||
|
S1 à S12 |
S13-S16 |
S1-S16 |
||||
|
Antidépresseurs |
+ 7,3 % |
+ 721 314 |
+ 10,3 % |
+ 331 283 |
+ 8,0 % |
+ 1 052 596 |
|
Antipsychotiques |
+ 4,4 % |
+ 126 704 |
+ 6,6 % |
+ 60 244 |
+ 5,0 % |
+ 186 948 |
|
Anxiolytiques |
+ 9,7 % |
+ 913 898 |
+ 12,5 % |
+ 374 301 |
+ 10,3 % |
+ 1 288 199 |
|
Hypnotiques |
+ 11,9 % |
+ 414 506 |
+ 15,5 % |
+ 169 169 |
+ 12,7 % |
+ 583 675 |
|
Trait dépendance aux opiacés |
+ 4,5 % |
+ 28 421 |
+ 5,0 % |
+ 10 192 |
+ 4,7 % |
+ 38 613 |
|
Traitements dépendance alcool |
+ 7,8 % |
+ 11 742 |
+ 13,5 % |
+ 6 556 |
+ 9,2 % |
+ 18 297 |
Source : Rapport 6 Epi-phare 7 ( * )
Ainsi, comme le souligne le rapport, sur la période de plus d'un an après le début du premier confinement 8 ( * ) , entre mars 2020 à avril 2021, on observe une augmentation par rapport à l'attendu et + 1,9 million de délivrances d'antidépresseurs , + 440 000 de délivrances d'antipsychotiques, + 3,4 millions de délivrances d'anxiolytiques et + 1,4 million de délivrances d'hypnotiques.
Le groupement note enfin que les moins de 60 ans montrent les taux d'augmentation « de loin » les plus élevés de consommation d'antidépresseurs, antipsychotiques, anxiolytiques et hypnotiques en 2021.
2. Des signaux de vigilance sur certains publics vulnérables
a) Des fragilités identifiées sur certaines catégories, particulièrement les femmes et les jeunes
Si l'impact de la crise sanitaire est constaté dans l'ensemble de la population générale, certains profils ont connu des évolutions particulièrement sensibles, comme l'ont souligné auprès des rapporteurs les professeurs Leboyer et Pelissolo 9 ( * ) : les jeunes, les femmes et les personnes précaires ont ainsi montré une dégradation plus forte que la moyenne de leur état de santé mentale.
Maria Melchior, directrice de recherche à l'Inserm, soulignait elle aussi auprès des rapporteurs que « les données recueillies soulignent la vulnérabilité des soignants (surtout ceux qui sont en contact avec des personnes atteintes de covid-19), les personnes qui avaient des antécédents de difficultés psychologiques, les personnes qui ont des difficultés financières ou qui n'ont pas d'emploi, les adolescents et jeunes adultes ».
Cette analyse se retrouve également dans l'enquête EpiCov qui estime ainsi que l'augmentation des syndromes dépressifs est plus forte chez les 15-24 ans (22 % en mai 2020, contre 10,1 % en 2019) et chez les femmes (15,8 % en 2020, contre 12,5 % en 2019).
Concernant les enfants et les jeunes , le délégué ministériel a mis en avant le bilan tiré de la surveillance des passages aux urgences , avec une augmentation des recours liés à la santé mentale. Entre les printemps 2020 et 2021, une augmentation de 40 % des admissions aux urgences pédiatriques a été constatée, avec une saturation des lits en pédopsychiatrie .
Surtout, il a souligné l'augmentation « particulièrement inquiétante » des tentatives de suicides chez les moins de 15 ans , avec 160 passages hebdomadaires aux urgences pour geste suicidaire. Sur ce point en particulier, le Pr Pelissolo faisait état d'échanges avec des homologues étrangers constatant cette même hausse des gestes suicidaires avec parfois jusqu'à un doublement des chiffres observés 10 ( * ) .
La Pr Angèle Consoli, du service de psychiatrie de l'enfant et de l'adolescent de l'hôpital de la Pitié-Salpêtrière a également fait ce constat d'une « explosion » à l'automne 2020 des demandes de soins pédopsychiatriques .
La professeure souligne en outre deux raisons principales à l'augmentation des symptômes anxieux, dépressifs ou du stress chez les enfants :
- l'impact du confinement et particulièrement les périodes de fermeture des écoles, avec des symptômes d'autant plus présents que le niveau scolaire est avancé ;
- les violences et tensions familiales et la maltraitance , majorées par les confinements.
La question de la santé mentale des enfants est enfin une préoccupation relayée également par la Défenseure des Droits dans son rapport de 2021 11 ( * ) qui recommande une étude pluridisciplinaire et longitudinale sur les effets à long terme de la crise sanitaire sur la santé mentale des enfants et des adolescents .
Concernant les étudiants , Santé publique souligne que si les données de l'enquête CoviPrev montrent des prévalences plus importantes d'états dépressifs et anxieux chez ce public, la faible taille de l'échantillon ne permet pas de produire des analyses plus fouillées ni de faire des distinctions entre les filières académiques.
L'étude Cover, menée auprès des étudiants de trois grandes écoles de Rennes, a également tenté également d'identifier l'impact de la pandémie sur les étudiants.
Étude COVER
L'étude a pour objectif d'évaluer l'impact de la crise sanitaire jusqu'au mois de novembre 2020 en France sur la santé mentale des étudiants au travers de divers indicateurs : détresse psychologique, soutien social, solitude, symptômes dépressifs et symptômes anxieux. Elle se base sur les données recueillies dans le cadre de l'enquête longitudinale COVER portant plus largement sur les facteurs de risque et les comportements des étudiants de Rennes face à l'épidémie de covid-19.
Les auteurs soulignent les lacunes que peut présenter une telle étude déclarative et conduite sur un échantillon particulier d'étudiants quand cette population est très hétérogène, malgré un taux de réponses jugé élevé (18 %). Cependant, ils estiment que « si l'on essaie de comparer ces résultats avec des études réalisées précédemment, on constate une augmentation du niveau de détresse psychologique ».
b) Une atteinte particulière des personnes déjà vulnérables ou précaires
Entendues par les rapporteurs, Coralie Gandré et Magali Coldefy, chargées de recherche à l'institut de recherche et documentation en économie de la Santé, ont également constaté de fortes inégalités dans la survenue d'une situation de détresse psychologique au cours du premier confinement .
Pour elles, si le fait d'être exposé au virus en constitue un facteur de risque, les conditions et conséquences du confinement semblent jouer le rôle le plus marqué . Ainsi, « certains segments de la population particulièrement à risque ont été identifiés, notamment les femmes, les personnes vivant avec une maladie chronique, celles bénéficiant d'un faible soutien social, celles confinées dans des logements sur-occupés et celles dont la situation financière s'est dégradée ». La crise sanitaire apparaît ainsi comme révélant ou renforçant des inégalités sociales préexistantes.
Il semblerait selon elle que les mesures de confinement affectent plus fortement des populations déjà vulnérables et renforcent des inégalités préexistantes .
Dans son panorama des vulnérabilités identifiées, Maria Melchior soulignait ainsi : « Par ailleurs les personnes sans logement stable et en particulier les personnes étrangères qui représentent la grande majorité des personnes hébergées dans des structures collectives, ont des niveaux de dépression et stress très élevés qui sont encore majorés par l'épidémie . »
Dans le cas plus particulier des personnes vivant avec une maladie chronique ou un handicap , il apparaît que la survenue d'une détresse psychologique au cours du confinement s'avère en grande partie liée à des problématiques qui leur sont propres, les deux chercheuses mentionnant notamment les difficultés à appliquer les mesures sanitaires , la crainte de ne pas être pris en charge comme les autres en cas d'infection par la covid-19, l'arrêt ou la diminution du suivi médical ou médico-social habituel pendant le confinement.
Enfin, les personnes âgées , de par leur isolement social et la solitude qu'elles subissent, que ce soit en établissement comme à domicile, ont été identifiées comme un public vulnérable.
• Si de premiers constats convergents peuvent être distingués à travers les premières études, ce suivi doit être approfondi et, surtout, prolongé dans la durée alors que le suivi de la santé mentale est, en temps normal, particulièrement lacunaire.
c) Une catégorie professionnelle particulièrement suivie : les soignants
L'impact de la pandémie sur la santé mentale de la population doit également s'appréhender à travers les conséquences de l'épidémie et des mesures de lutte, particulièrement les confinements successifs, sur l'organisation du travail .
Ces aspects ont été suivis par Santé publique France, qui a analysé les risques liés à l'isolement et au télétravail durant cette période mais aussi les différences d'impact selon les catégories professionnelles et les secteurs d'activité.
L'enjeu de la santé mentale en milieu professionnel
Concernant l'impact des modifications de l'organisation et des conditions de travail durant la pandémie, Santé publique France procède pour le moment à la collecte et à la production d'informations sur cette crise en milieu professionnel.
Sont notamment suivies tant les conditions de l'activité que les interruptions éventuelles durant le confinement ou les risques économiques liés aux changements dans l'activité , l'agence soulignant que la crise a accéléré le déploiement de nouvelles modalités d'organisation du travail (dont le télétravail), de mesures de prévention en milieu professionnel voire une impossibilité de travail pour certaines catégories de travailleurs.
Particulièrement, « de longues périodes de travail sédentaire, le travail isolé ou encore la porosité des frontières entre vie professionnelle et vie privée représentent quelques-uns des risques associés au télétravail qui peuvent avoir un impact sur la santé mentale et physique des travailleurs (anxiété, dépression, addiction, santé musculo-squelettique, prise de poids...) ».
Les études en cours à Santé publique France portent à la fois sur la caractérisation des inégalités d'exposition et leurs conséquences , ainsi que sur les conséquences du confinement et de ce qu'il a impliqué en termes d'adaptation à de nouvelles modalités d'organisation :
- des analyses spécifiques de l'enquête CoviPrev permettent d'appréhender l'évolution de l'anxiété et de la dépression selon les différentes modalités de travail, les professions et les secteurs d'activité : dans CoviPrev, les indicateurs sur l'anxiété et la dépression font l'objet de suivi dans la population active occupée avec des analyses spécifiques de leur évolution lors des vagues successives d'enquêtes. Dans cette population, comme en population générale, les taux de dépression étaient plus élevés lors des deux confinements que pendant la période de déconfinement, tandis que ceux de l'anxiété très élevés au début du premier confinement ont diminué dès la mi-avril et leur évolution est restée relativement stable durant tout le reste de l'année 2020. Une publication de ces analyses est prévue en juin 2021 ;
- l'évolution des conditions de travail et de la consommation de substances psychoactives avant, pendant et après le premier confinement a également été interrogée lors d'une enquête auprès de 4 000 salariés. Cette étude est coordonnée par plusieurs institutions dont la Mildeca, l'Anact, l'Anses, l'INRS et Santé publique France ;
- les cohortes COSET-indépendants et COSET-MSA vont aussi permettre de mesurer dans ces populations spécifiques (les travailleurs indépendants et les travailleurs agricoles) les symptômes dépressifs et anxieux au cours du premier confinement.
Cependant, Santé publique France estime que les résultats produits, dont ceux visant à mesurer l'impact du télétravail, sont liés à un contexte extrême . Ces résultats reflètent avant tout l'impact de la crise sanitaire liée à la covid-19 sur l'organisation du travail et la santé mentale des travailleurs. Les résultats constatés ne pourraient être généralisés.
Source : Réponses au questionnaire
Parmi les catégories professionnelles, les soignants ont été désignés par différents intervenants comme particulièrement vulnérables avec un impact sensible en termes de santé mentale. Leur exposition directe à l'épidémie, le stress, l'épuisement et la confrontation avec la mort sont des facteurs soulignés.
Si Santé publique France précise que les études CoviPrev et COSET-indépendants n'ont pas permis de produire des analyses spécifiques sur le personnel soignant , de nombreux articles provenant d'établissements hospitaliers en France mettent en avant une prévalence importante de symptômes dépressifs et anxieux , de troubles de sommeil, comme cela a été noté dans d'autres pays. L'enjeu semble maintenant être dans la prévention secondaire et la prise en charge de ces troubles chez les soignants.
Un exemple concret a été souligné auprès des rapporteurs, avec le bulletin épidémiologique 12 ( * ) et l'analyse de la situation des personnels de nuit de l'AP-HP à Paris . Cette étude montre des peurs très fortes chez les répondants, déclarant craindre, pour plus de 90 %, de transmettre la covid-19 à leurs proches , ou, pour 65,5 % d'entre eux, d'être infectés au travail. Près de 78 % se sentent en outre plus vulnérables face à l'infection.
d) Une absence de conclusions sur l'évolution des pathologies
Si l'état de la population générale a été particulièrement marqué, et continue de l'être, par la crise sanitaire, aucune conclusion n'est tirée à ce jour concernant l'évolution des pathologies mentales .
Ainsi, comme l'ont souligné les psychiatres rencontrés lors du déplacement sur le site de l'hôpital Sainte-Anne, seuls les troubles de l'alimentation ont pour le moment connu une évolution sensible, à la hausse , au cours de la crise sanitaire.
Durant les premières phases de la pandémie, il convient cependant de souligner que le redéploiement des effectifs et la réorganisation des services hospitaliers dans l'urgence n'a pas permis de maintenir l'ensemble des activités . L'exemple parisien de l'hôpital Sainte-Anne montre par exemple l'arrêt de certaines consultations de sevrages. En cela, la pandémie, sans aggraver directement les pathologies, a pu avoir un impact en termes de retard de soins.
Enfin, si cela peut paraître paradoxal, certains patients atteints de pathologies mentales ont parfois vu leur état s'améliorer durant la pandémie, avec ce que les médecins désignent comme un « syndrome de résilience » face à une catastrophe.
Proposition n° 1 : Renforcer le suivi épidémiologique sur les pathologies mentales et poursuivre l'analyse de l'impact de la pandémie sur la santé mentale
Proposition n° 2 : Soutenir et coordonner, au niveau national et européen, les études de suivi de l'impact de la crise sanitaire sur la santé mentale de la population générale ainsi que sur des populations spécifiques comme les soignants ou les jeunes
3. Soutenir et coordonner un effort d'amélioration des connaissances et de recherche en matière de santé mentale
a) Un besoin de recherche et de suivi
Interrogée sur les perspectives en matière de santé mentale, Maria Melchior, directrice de recherche à l'Inserm, considérait auprès des rapporteurs qu'il est pour le moment trop tôt pour savoir si ces troubles vont durer dans le temps ou s'aggraver , soulignant comme variable potentielle tant la durée de la crise sanitaire que les conséquences sociales et économiques qu'elle engendrera. Aussi, la chercheuse a souligné que les études existant sur des crises sociales et économiques passées montrent une augmentation des taux de suicide deux ans après le début de la crise.
Les différents acteurs entendus par les rapporteurs, tant chercheurs que professionnels de santé, estiment que les conséquences de la pandémie en matière de santé mentale ne sauraient être pleinement estimées à ce jour et que des recherches supplémentaires seront nécessaires .
Si les impacts psychologiques de cette crise devront être évalués dans le temps long, cela soulève cependant, comme l'ont rappelé plusieurs intervenants, les lacunes du financement des études et de la nécessaire coordination des travaux de recherche , plutôt éparses à l'heure actuelle.
Or, le manque de ressources et de compétences pérennes sur ces thématiques de santé mentale est relevé par les chercheurs qui notent également des enjeux d'amélioration des connaissances sur la santé mentale des enfants de moins de 11 ans et des populations en situation de grande vulnérabilité, non ciblées dans les enquêtes.
b) Une interrogation sur les conséquences mêmes de la maladie
Au-delà de l'impact sur la population générale que peut avoir ou continuer d'occasionner la crise sanitaire, ses conséquences et les mesures prises pour lutter contre la propagation de l'épidémie, se pose enfin la question des éventuelles conséquences psychologiques ou psychiatriques que pourrait avoir la covid-19 .
Ainsi, les Prs Leboyer et Pelissolo ont également attiré l'attention des rapporteurs sur les « covid longs » et les conséquences psychiques pour les patients hospitalisés. À ce jour, les deux chercheurs constatent qu'aucun appel d'offre dédié n'est lancé en France sur ces sujets, alors que, soulignent-ils, un lien ancien a été établi entre infections et troubles psychiatriques.
Le Pr Pelissolo invite ainsi à soutenir les études épidémiologiques pour quantifier les conséquences psychiatriques de la crise en population générale et post-covid : celui-ci estime entre 20 et 30% de personnes déprimées mais non diagnostiqués et non traitées. Le chercheur souligne aussi la nécessité de comprendre l'action cérébrale du virus.
Sur ce sujet, l'agence Santé publique France a indiqué qu'une étude sur la prévalence des troubles de la santé mentale chez les patients ayant été hospitalisés pour covid-19 est prévue, qui devrait être menée à partir du système national des données de santé (SNDS).
Proposition n° 3 : Favoriser la conduite d'une étude de suivi des patients post-covid-19 pour étudier les liens entre infection et maladie mentale et évaluer l'impact des stratégies thérapeutiques
B. UNE CRISE QUI EXACERBE DES DIFFICULTÉS BIEN CONNUES EN MATIÈRE DE PRISE EN CHARGE DE LA SANTÉ MENTALE
1. Des enjeux tardivement pris en considération par les pouvoirs publics
a) Des aspects mal appréhendés dans le calibrage des mesures de lutte contre la pandémie
La prise en compte de la santé mentale dans la gestion de la pandémie et des mesures de lutte contre la propagation du virus de la covid-19 a pu paraître très limitée.
Ainsi, à titre d'exemple, le confinement très strict imposé durant la première vague de la pandémie, avec une limitation des sorties possibles et des messages dissuasifs même sur les plages de sorties autorisées ou encore la fermeture des parcs, a pu être considéré comme sous-estimant l'impact éventuel sur la santé mentale de la population, particulièrement en zone urbaine.
S'il ne s'agit pas ici de discuter des choix faits dans l'urgence de la première vague et au regard de nombreuses incertitudes que comportait la situation de mars 2020, on ne peut que constater que le premier confinement a sans doute trop peu ménagé l'équilibre psychologique des Français , dans une période pourtant particulièrement anxiogène.
À ce titre, il convient de noter que les confinements successifs, tirant sans doute les conséquences de l'impact de l'isolement en matière de santé mentale, ont progressivement étendu les possibilités de sorties, avec au début de l'année 2021 un « confinement extérieur » préconisé.
b) Une implication des services du ministère dès le début de la crise
Interrogé sur la prise en compte de la santé mentale dans la gestion de la crise sanitaire, le délégué ministériel à la santé mentale et à la psychiatrie a précisé le rôle des services du ministère de la santé.
La délégation ainsi participé à une cellule de crise dédiée « covid santé mentale » mise en place par la direction générale de l'offre de soins et réunie toutes les deux semaines. Cette cellule a été mise en place très tôt, dès le 16 mars 2020 , soit au début du premier confinement. En outre, la délégation a engagé un dialogue hebdomadaire avec les référents santé mentale des agences régionales de santé.
Parallèlement, différentes fiches de consignes ou recommandations ont été éditées par le ministère , sur le covid-19 et la psychiatrie, sur le secteur en situation de reprise épidémique, sur la prise en charge de patients détenus nécessitant des soins psychiatriques, sur la prise en charge en ambulatoire dans les services de psychiatrie et établissements de santé mentale et, enfin, sur le respect de la liberté d'aller et venir des patients dans les services de psychiatrie en période de déconfinement.
Si les rapporteurs soulignent la création de structures dédiées à la santé mentale et les publications faites, ils s'interrogent sur la bonne connaissance des informations diffusées, sur l'articulation avec les organes de gestion de crise et, surtout, la capacité à peser dans le calibrage des mesures prises par le Gouvernement .
Enfin, aux côtés de l'action du ministère, les rapporteurs rappellent les avis formulés par le Conseil scientifique qui, s'il ne comprend pas de psychiatre, a interpellé le Gouvernement dès son avis du 23 mars 2020 en attirant « l'attention sur l'importance de la santé psychique de la population, dans cette situation inédite de confinement de longue durée ».
c) Une action relativement tardive en termes de prévention
En matière de prévention, la crise sanitaire liée à l'épidémie de covid-19 est un exemple parmi d'autres des lacunes persistantes en France dans le domaine de la santé mentale.
Les rapporteurs estiment que lors des premiers confinements, l'information et les conseils « grand public » se sont concentrés quasi exclusivement sur les gestes barrières et la propagation du virus, et ont été en définitive extrêmement peu orientés sur la santé mentale .
Peu de messages publics visaient à diffuser des recommandations sur la manière de préserver autant que possible son état psychologique, dans une période de crise et compte tenu des mesures particulièrement fortes qu'il n'est pas nécessaire de rappeler encore une fois.
Ainsi, la communication la plus « visible » était cette fiche disponible sur le site de Santé publique France , mise en ligne en avril 2020, soit plusieurs semaines après le début du confinement .
La situation actuelle est difficile et on peut facilement se sentir stressé, anxieux ou déprimé. Il existe des conseils pour prendre soin de soi :
Restez en lien et parlez avec votre entourage
Aidez ceux qui en ont besoin
N'écoutez pas les informations toute la journée
Si vous êtes confiné, organisez vos journées
Limitez la consommation d'alcool et de tabac
Prenez soin de votre santé
Malgré tout, il est possible que ce soit trop difficile. Si vous ressentez le besoin des professionnels peuvent vous aider au 0800 130 000 24 heures/24 - appel gratuit. Plus de conseils sur « Comment gérer sa santé mentale pendant l'épidémie de covid-19 » via les sites de références et lignes d'aide à distance listés ci-dessous.
Fiche d'information de Santé publique France mise en ligne en avril 2020
Si l'on ne peut ignorer que de nombreux articles ou programmes ont pu traiter de la question dans les médias, force est de constater une lacune des autorités sanitaires sur ce sujet.
Il faut ainsi attendre l'hiver 2021 - soit un moment où les conséquences de la crise sont déjà établies sur la santé mentale - et les nouvelles vagues de l'épidémie pour qu'une campagne conjointe du Gouvernement et de l'Assurance maladie soient très largement diffusée. Autour du slogan « en parler, c'est déjà se soigner », les messages relayés appelaient ainsi les Français à oser solliciter une aide psychologique face aux difficultés qu'ils peuvent éprouver dans cette période.
2. Durant la crise sanitaire, une mobilisation supplémentaire des services
a) Une adaptation rapide des services
Comme l'a souligné le Pr Pelissolo, les contaminations au sein des services psychiatriques ont a priori été très limitées. Des unités spécialisées pour la covid-19 ont été constituées dans les services psychiatriques de différents établissements. D'autres adaptations ont été nécessaires, avec une réduction des capacités d'accueil en raison d'une configuration en chambre individuelle et des sorties accélérées de patients.
Dans son bilan adressé aux rapporteurs, le délégué ministériel a indiqué que près de 90 unités covid ont été créées, pour une capacité totale de plus de 1 100 lits , afin de palier la fermeture des structures « hors les murs » liée au confinement, avec en priorité les activités groupales - hôpitaux de jour (HDJ) et centres d'activité thérapeutique à temps partiel (CATTP) - et dans une moindre mesure, les centres médico psychologiques (CMP).
Lors de la visite de l'hôpital Sainte-Anne, le Pr Gorwood a présenté les adaptations mises en oeuvre rapidement avec une unité covid montée dans le service hospitalo-universitaire et un redéploiement des effectifs entre les pôles pour rendre la prise en charge possible.
Cependant, le professeur a insisté sur l'impact de cette réorganisation avec des arrêts de soins durant la période : aucune hospitalisation de crise suicidaire, aucun patient en sevrage alcoolique, aucun sevrage boulimique durant six mois.
b) Un recours inégal aux structures existantes
Durant la première phase de la pandémie, le recours aux structures existantes a pu être réduit . Ainsi, les Prs Leboyer et Pelissolo ont souligné la diminution considérable observée, de l'ordre de 50 % des passages aux urgences dans les SAU Psychiatrie d'Île-de-France au cours du premier confinement 13 ( * ) puis un rebond en juin-juillet et un retour ensuite aux chiffres habituels. Cependant, selon eux, les délais de prise en charge sur les CMP n'ont globalement pas été affectés par la crise grâce au déploiement de téléconsultations.
Cette baisse subtantielle de la fréquentation a également été constatée au Centre psychiatrique d'orientation et d'accueil (CPOA) au sein de l'hôpital Sainte-Anne à Paris.
Le Centre psychiatrique d'orientation et d'accueil (CPOA)
Implanté au sein de l'hôpital Sainte-Anne, rattaché au GHU de Paris psychiatrie et neurosciences, le CPOA a une vocation régionale.
Au-delà des missions d'orientation et d'accueil, le CPOA est également un lieu de soins.
Le CPOA assure des urgences psychiatriques en continu et des consultations non programmées, environ 10 000 par an. Il assume enfin un rôle arbitral et de répartiteur de l'activité sectorisée pour les patients non sectorisés.
Fréquentation du CPOA sur le premier semestre
Source : GHU Paris Psychiatrie et neurosciences
Cette sous fréquentation des services durant la première vague et, dans une moindre mesure, encore dans les mois qui ont suivi, n'est pas totalement expliquée. Ainsi, le Pr Gourevitch, lors du déplacement organisé à l'hôpital Sainte-Anne, a suggéré plusieurs pistes qui demeurent pour l'heure des hypothèses, au rang desquelles :
- la peur pour les patients potentiels de contracter le virus en venant à l'hôpital , ce point ayant été également suggéré par le Pr Pelissolo, particulièrement dans le cas des personnes âgées ;
- une auto-censure de la consultation par le patient, avec une peur de « déranger » les soignants mobilisés par la crise sanitaire ;
- la crainte d'une verbalisation lors de la sortie , d'une transgression du confinement - même si les sorties pour raisons médicales étaient bien autorisées ;
- une moindre fréquentation des adresseurs habituels , du fait de la crise, que ce soient les services d'urgences, les médecins générales ou les associations ;
- une baisse des adressages par les forces de l'ordre ou les services de secours du fait du nombre plus faible de troubles à l'ordre public ;
- enfin, éventuellement, une baisse des besoins du fait de capacités de résilience 14 ( * ) .
c) Des inquiétudes sur le respect des droits des patients durant la crise sanitaire
Plusieurs échanges avec les acteurs hospitaliers ont mis en avant des lacunes dans les garanties apportées aux droits des patients hospitalisés , particulièrement durant le premier confinement de 2020. Cela concerne tant les droits de visite, de circulation dans les lieux d'hospitalisation mais aussi les procédures de contrôle des juges dans le cas des soins contraints.
Si les rapporteurs comprennent naturellement les difficultés opérationnelles auxquelles faisaient face les soignants , notamment lors de la première vague de la pandémie, ils se montrent préoccupés par les atteintes aux droits des patients qui peuvent être constatées .
Ils ont ainsi été interpelés sur des cas de limitation des circulations des patients dans certains établissements , certains étant isolés en chambre non du fait de leur état de santé mais en vue de limiter la propagation de l'épidémie, soit des mesures particulièrement délicates.
En outre, des difficultés ont été signalées au GHU Paris-Neurosciences dans le cas des patients en régime contraint, sous autorisation administrativ e. Ainsi, alors qu'une rencontre avec un juge est prévue après l'avis des médecins, des refus d'utilisation de moyens numériques pour réaliser ces procédures ont été constatés, conduisant à une absence d'exercice des droits par le patient. Si les conditions exceptionnelles peuvent là encore parfois aider à comprendre ces situations, les rapporteurs insistent sur le caractère particulièrement sensible des soins sans consentement : il apparaît nécessaire de prévoir des conditions d'exercice des droits fondamentaux, y compris et peut-être surtout en cas de crise.
Le sommet mondial de la santé mentale, qui était organisé en octobre dernier à Paris avec pour titre « Mind your rights », a consacré une partie de ses travaux à cette question du respect des droits.
3. Des besoins nouveaux qui font peser une pression accrue sur un système déjà en forte tension
La crise sanitaire liée à la pandémie de covid-19 a fait porter des demandes nouvelles sur des acteurs ou structures institutionnelles ayant des difficultés de fonctionnement préexistantes .
Alors que les besoins en santé mentale apparaissent fortement majorés du fait de la crise sanitaire , les rapporteurs rappellent les travaux nombreux et réguliers sur les carences importantes de l'offre de soins en santé mentale dans notre pays.
Une fois encore, ont été rappelés les délais trop importants de prise en charge en ville et cellules médico-psychologiques, les carences patentes en pédopsychiatrie ou encore la saturation des services de santé universitaires. À ces problèmes s'ajoutent des inégalités territoriales avec localement des difficultés d'accès aux soins en santé mentale qui peuvent être majorées, comme cela a été rappelé dans le cas de la Guadeloupe par exemple, avec une faible démographie médicale et un contexte multi-insulaire.
Lors des différents entretiens et auditions menés, les rapporteurs ont constaté les attentes fortes des psychiatres, d'une vaste réforme adossée à des financements .
Les rapporteurs renouvellent les diverses recommandations déjà formulées par le Sénat ou la Cour des comptes notamment, concernant un renforcement des moyens et des capacités d'accueil en psychiatrie , mais aussi à l'amélioration des parcours de soins et de la formation en psychiatrie et en santé mentale.
Proposition n° 4 : Renforcer l'offre de soins en santé mentale et les capacités d'accueil en psychiatrie et particulièrement en pédopsychiatrie
II. UN CONTEXTE QUI ACCÉLÈRE LA PRISE DE CONSCIENCE D'UN ENJEU DE SANTÉ PUBLIQUE MAJEUR
Comme le relevait en avril 2017 la mission d'information du Sénat sur la situation de la psychiatrie des mineurs en France, « peu de sujets ont fait l'objet d'autant de rapports publics au fil des dernières décennies que la psychiatrie » 15 ( * ) . En effet, de nombreux travaux 16 ( * ) , sur la période récente, ont établi un diagnostic souvent convergent et alarmant sur un secteur en crise : des équipes soignantes en souffrance, des moyens insuffisants et des financements inadaptés, des inégalités territoriales dans l'accès aux soins, une organisation peu lisible et peu efficiente, des patients confrontés à un « parcours du combattant » pour accéder à une prise en charge adaptée.
La prise en charge en santé mentale, qui recouvre des enjeux encore plus large que la psychiatrie stricto sensu , souffre des mêmes carences. Or, si une personne sur cinq sera un jour atteinte d'une maladie psychique, la grande majorité a connu, connaît ou connaîtra à un moment de sa vie, ou dans son entourage, un trouble anxieux voire des symptômes dépressifs.
La crise sanitaire n'a pas « révélé » les difficultés d'un système qui étaient déjà, de longue date, bien identifiées. Elle renforce néanmoins la prise de conscience sur la nécessité voire l'urgence d'y consacrer un investissement sociétal plus important. Par ailleurs, en servant de moteur à des évolutions de pratiques et innovations, elle pourrait jouer un rôle d'accélérateur à la transformation de l'offre spécialisée en santé mentale .
Pour nombre d'acteurs auditionnés, cette crise doit ainsi être saisie comme l'opportunité d'engager des changements attendus.
Sur un champ potentiellement très vaste que ce rapport n'a pas vocation à aborder dans son ensemble, les recommandations des rapporteurs ciblent les enjeux de prévention, de repérage et de prise en charge de premier niveau qui revêtent, en particulier dans le contexte psycho-social qui résulte de la crise sanitaire, un caractère crucial pour éviter la chronicisation de symptômes passagers, notamment chez les plus jeunes.
A. PRÉVENIR ET DÉDRAMATISER LES PROBLÈMES DE SANTÉ MENTALE : CAPITALISER SUR LES INNOVATIONS AYANT ÉMERGÉ PENDANT LA CRISE SANITAIRE
1. Faciliter l'appropriation d'une culture de la prévention en matière de santé mentale
Dans son rapport « charges et produits » publié en juillet 2021, qui consacre un volet à la santé mentale, la caisse nationale d'assurance maladie observe que « la santé mentale est un champ privilégié pour les actions de prévention et de promotion de la santé . L'immense majorité des troubles de santé mentale relève de ce champ » qu'elle reconnaît ne pas avoir, cependant, encore pleinement investi. La capacité à aller vers les personnes concernées par ces troubles le plus tôt possible est selon cette étude « source d'une amélioration potentiellement très importante en termes de santé publique » : d'abord, parce que ces troubles sont susceptibles de dégrader la qualité de vie des personnes concernées, pouvant les conduire à une consommation de médicaments psychotropes non pertinente, ensuite parce qu'ils sont dans certains cas annonciateurs de troubles psychiatriques débutants, qui peuvent mettre du temps à être exprimés, diagnostiqués et pris en charge. Or, « ces délais sont autant de perte de chance pour les personnes concernées » 17 ( * ) .
En effet, si de nombreuses actions sont portées par différentes catégories d'acteurs, le travail de prévention et plus largement de sensibilisation du grand public sur ces questions de santé mentale reste encore à accomplir. Lors de son audition, le Pr Antoine Pelissolo, chef de service au pôle psychiatrie du CHU Henri Mondor à Créteil, a estimé le niveau d'information dans notre pays « catastrophique », montrant des représentations sur les maladies mentales (culpabilité, honte, incapacité à comprendre...) comparables à celles observées il y a 40 ans en Ecosse.
Pour nombre d'interlocuteurs entendus, la méconnaissance et par voie de conséquence les préjugés qui entourent la santé mentale, notamment chez les jeunes, retardent l'accès à une prise en charge voire entraînent un non recours aux soins (ce que l'Organisation mondiale de la santé désigne de « mental health gap »). Les chercheuses Coralie Gandré et Magali Coldefy ont ainsi souligné que « le non-recours aux soins est important dans le champ de la santé mentale du fait du manque d'informations de la population sur les troubles psychiques, les prises en charge et soutiens existants, les lieux où demander de l'aide, mais également du fait de la forte stigmatisation associée aux troubles psychiques et aux professionnels et structures de prise en charge. Cette stigmatisation va constituer un frein majeur dans le recours aux soins . » 18 ( * )
Or, comme l'a indiqué Maria Melchior, directrice de recherche à l'Inserm, la prévention primaire est très sous-développée en France , à défaut notamment de statut dédié pour les métiers qui s'y consacrent ou de structure adaptée.
Certaines initiatives sont néanmoins à relever et mériteraient d'être plus largement soutenues et déployées, à l'instar du projet « Premiers secours en santé mentale » inspiré du programme « Mental Health First Aid » né en Australie en 2000 et déployé dans plusieurs pays européens parmi lesquels le Royaume-Uni ou les Pays-Bas. Ciblé en France sur les jeunes, dans un premier temps, il a vocation, suivant le modèle australien, à concerner potentiellement la population générale.
« Premier secours en santé
mentale » : un projet pour contribuer
à
améliorer la connaissance et favoriser le repérage
précoce
Inscrit en 2018 au titre des actions de la Feuille de route santé mentale et psychiatrie (action n° 4) et du plan national de santé publique, le projet « Premiers secours en santé mentale », ciblé en priorité en France sur le public des jeunes, a pour objectif de repérer les troubles psychiques ou signes précurseurs de crise afin d'intervenir précocement, sur le modèle des « gestes qui sauvent », de lutter contre la stigmatisation liée aux troubles psychiques à travers des actions de formation et d'information et de favoriser l'accès aux soins et l'accompagnement.
Plus de 5 250 « secouristes » ont été formés depuis 2018. Ils oeuvrent auprès des jeunes à l'échelle locale, afin qu'ils puissent eux-mêmes former des jeunes qui pourront intervenir auprès de leurs pairs.
Le projet est piloté par l'association PSSM France qui a acquis la franchise du modèle australien. Seule habilitée à former les instructeurs, elle est chargée d'adapter les modules de formation et de délivrer les attestations d'instructeurs et de formateurs. L'association a passé une convention avec la direction générale de la santé et la direction générale pour l'enseignement supérieur et l'insertion professionnelle et, début 2021, avec la Cnam pour que des caisses primaires d'assurance maladie puissent participer au déploiement du projet. Cette action pourrait être étendue au milieu professionnel.
Dans la même perspective, à savoir pour briser les tabous autour des questions de santé mentale et lutter contre la stigmatisation, les rapporteurs notent l'intérêt des actions de formation et de sensibilisation engagées par l'organisme national Psycom, constitué sous la forme d'un groupement de coopération sanitaire (GCS) et cofinancé par Santé publique France et le ministère de la santé 19 ( * ) : le site « psycom.org » délivre une information qui s'adresse à différents publics (jeunes, actifs, personnes âgées, etc .) et aide à s'orienter dans le système de prise en charge. À cet égard, il propose un annuaire des structures en Île-de-France dont le principe a été salué par plusieurs acteurs et qui gagnerait à être dupliqué à d'autres territoires.
En 2019, 537 793 internautes ont visité le site au moins une fois. D'après les données communiquées par Santé publique France, le nombre moyen de visites quotidiennes sur le site du Psycom a connu une hausse significative (144 %) pendant la période de la campagne publique organisée en direction des publics adultes (du 6 avril au 13 mai 2021) en comparaison à la période avant campagne (du 1 er mars au 5 avril 2021), ce qui montre l'intérêt de mieux faire connaître cet outil d'information.
Proposition n° 5 : Soutenir et développer les démarches visant à favoriser la prévention et le repérage précoce
Proposition n° 6 : Faciliter l'accès à des inventaires des structures compétentes et contacts pertinents au niveau local
En outre, ainsi que l'ont relevé les représentants de Santé publique France dans une contribution adressée aux rapporteurs, parmi les actions les plus efficaces pour la prévention des troubles psychologiques, par un investissement très en amont de la prise en charge, figurent en particulier les interventions de soutien à la parentalité .
Dans une tribune publiée dans le journal Le Monde le 2 août 2021, le Pr Richard Delorme, pédopsychiatre appelle, face à la hausse des troubles psychiatriques chez les enfants, à développer une politique de prévention et souligne les actions mises en place dans certains pays ayant « choisi d'intensifier le déploiement de programmes d'accompagnement à la parentalité validés scientifiquement, comme le Positive Parenting Program (Triple P). Ces programmes pour les parents favorisent la gestion émotionnelle, préviennent les violences intrafamiliales et les troubles du comportement des enfants. »
Il relève également que le succès du site d'information « CléPsy » à destination des familles , créé au début de la crise sanitaire et qui a rencontré plus de 800 000 visites en un an, confirme « la volonté des parents de devenir des acteurs du bien-être mental de leur enfant » grâce à des outils leur permettant de « renforcer leur autonomie et faire face aux difficultés psychologiques de leurs enfants » . Ce site, issu d'une initiative du Centre d'excellence des troubles du spectre de l'autisme et neurodéveloppementaux d'Île-de-France et du service de psychiatrie de l'enfant et l'adolescent de l'hôpital Robert Debré de Paris, met à disposition des fiches pratiques, aidant notamment à repérer des signes de détresse chez l'enfant ou l'adolescent.
Les rapporteurs notent l'intérêt de ces outils qui permettent de rompre l'isolement des familles et de partager des connaissances. Ils sont toutefois destinés à un public souvent déjà bien informé et ne peuvent être ainsi que complémentaires à des démarches de soutien plus ciblées en direction des familles les plus fragiles, pour les repérer et les aider, que les rapporteurs évoquent plus loin.
Proposition n° 7 : Développer des programmes d'accompagnement et de soutien à la parentalité pour favoriser le repérage précoce des signes de détresse chez l'enfant et l'adolescent et prévenir les troubles psychologiques
2. Diversifier les réponses et renouveler les pratiques en intégrant pertinemment l'outil numérique
La crise sanitaire a contribué à un foisonnement d'initiatives dans le champ de la santé mentale, s'appuyant sur une diversité de supports : lignes d'écoute, plateformes de téléconsultations, sites internet proposant une auto-évaluation de son état mental voire des conseils personnalisés en matière de gestion du stress et plus largement de bien-être, s'adressant à des publics variés, ont émergé ou rencontré un développement au cours de l'année 2020.
Aux côtés des initiatives portées de longue date par des acteurs associatifs (à l'instar de la ligne d'écoute anonyme de SOS Amitiés), ou de celles déployées par des acteurs hospitaliers en alternative à la fermeture des services ambulatoires (téléconsultation, suivi par téléphone) ou institutionnels (par exemple la plateforme nationale d'écoute et de soutien psychologique lancée le 10 mars 2021 par le ministère en charge de l'enseignement supérieur, en partenariat avec la fédération française des psychologues et de psychologie, en direction du public étudiant), d'autres relèvent de démarches commerciales.
Le rapport de « retours d'expériences de la crise covid-19 dans le secteur de la santé mentale » publié en octobre 2020 par le ministère des solidarités et de la santé, à partir d'une enquête menée par la délégation ministérielle à la santé mentale et à la psychiatrie, note que 150 dispositifs innovants ont été identifiés , 63 % à l'initiative de structures publiques, 18 % de structures privées d'intérêt collectif, 9% de structures privées et 6 % d'autres structures (centres communaux d'action sociale, groupements de coopération sociale et médicosociale...) ; 22 % concernent les enfants, 21 % les adultes et 57 % ces 2 publics. En particulier, les lignes d'écoute ont connu une « explosion » au niveau national, régional, local : en Île-de-France, l'ARS en recense 18. Ce rapport note que ces lignes « se sont multipliées en fonction des publics ciblés : grand public, patients, aidants, familles endeuillées, professionnels » et qu'elles « se sont fixées des objectifs différenciés : information générale, évaluation, orientation, mise en place d'une 2 e ligne de consultations immédiates ou en moins de 24 heures par des psychologues selon l'urgence de la situation, déclenchement de départ d'équipes mobiles » . Il estime que leur succès est « mitigé » , avec parfois un faible recours, des fermetures de lignes et un bénéfice difficile à évaluer.
D'une manière générale cependant, ce « RETEX » conclut au fait que les réorganisations mises en oeuvre ont ouvert « de nouvelles perspectives de transformation des offres en santé mentale dans les territoires » : « un double virage a été constaté, numérique et ambulatoire, privilégiant “ l'aller vers ” et la réponse adaptée et personnalisée aux besoins des publics concernés » .
De nouveaux supports comme les lignes d'écoute « Psy Île-de-France », portée par le GHU Paris psychiatrie & neurosciences dont les rapporteurs ont rencontré les équipes, ou « Écoute Étudiants Île-de-France », porté par la Fondation FondaMental, ont rencontré dans le contexte de la crise sanitaire un public en demande d'information, de conseil voire de soutien.
À ce dispositif d'information s'est ajoutée le 1 er octobre dernier, dans un champ plus ciblé, l'entrée en fonctionnement du numéro national de prévention du suicide (le 31.14), accessible gratuitement, 24 heures sur 24 et 7 jours sur 7, sur l'ensemble du territoire pour apporter, suivant ce qu'a indiqué Olivier Véran lors des Assises de la santé mentale et de la psychiatrie, « une réponse immédiate aux personnes en détresse psychique et à risque suicidaire » . Annoncé en juillet 2020 dans le cadre du Ségur de la santé, ce numéro vert doit compléter le système VigilanS 20 ( * ) de rappel et de suivi des personnes ayant fait une tentative de suicide, créé en 2015 dans les Hauts-de-France.
L'émergence des lignes d'écoute et d'orientation pendant la crise sanitaire : l'exemple de « Psy-IDF » et « Écoute Étudiants Île-de-France »
• « Psy-IDF » : un numéro vert tout public fondée sur l'expertise du centre psychiatrique d'orientation et d'accueil (CPOA) du GHU de Paris
Lors de leur déplacement sur le site de l'hôpital Sainte-Anne, les rapporteurs se sont vu présenter, par le Dr Raphael Gourevitch et ses équipes, le dispositif « Psy-IDF » adossé au CPOA, centre qui reçoit des urgences psychiatriques 24 heures sur 24 et 7 jours sur 7 et assure environ 10 000 consultations non programmées par an.
Mise en place le 6 avril 2020 en partenariat avec l'ARS et l'AP-HP, la ligne « Psy-IDF » (numéro vert 01.48.00.48.00, accessible 7 jours sur 7 de 13 heures à 21 heures puis de 11 heures à 19 heures) a été développée à destination des familles touchées par des troubles psychiques, à partir du travail téléphonique effectué par les équipes du CPOA avec ses patients et leur entourage. Elle propose :
- une première ligne de réponse par des infirmiers, qui procèdent à une évaluation et une orientation sous supervision médicale,
- un recours possible à une seconde ligne d'écoute et soutien psychologique.
En un an, cette ligne a reçu 14 028 appels, ayant donné lieu au renseignement de 3 496 fiches (42 % des appels étant abandonnés ou d'autres ne justifiant pas un suivi) ; 726 appels ont été transférés à la seconde ligne.
Plus de 82 % des personnes appellent pour elles-mêmes. L'âge moyen des appelants est de 47 ans et 62 % sont des femmes. Les 2/3 environ déclarent des antécédents de troubles psychiatriques et dans 26 % des cas, un lien évident est établi avec la crise sanitaire covid-19, comme facteur aggravant.
Ce dispositif a bénéficié du soutien financier de l'ARS à hauteur de 0,5 million d'euros. Il fonctionne grâce à deux répondants par jour et deux psychologues à mi-temps par jour. Son principe a été pérennisé.
• « Écoute Étudiants Île-de-France » : un soutien aux étudiants franciliens face à la crise sanitaire
Ce site gratuit et anonyme, dédié au soutien psychologique et à l'écoute, a été mis en place par la Fondation FondaMental avec le soutien de la Région Île-de-France. Il propose des informations, des conseils, des exercices pratiques et la possibilité de bénéficier de téléconsultations (jusqu'à 3 gratuites) avec des psychologues.
D'après le bilan communiqué aux rapporteurs par les Prs Marion Leboyer et Antoine Pelissolo, après trois mois de fonctionnement :
- 37 000 connexions ont été enregistrées (25 400 visiteurs uniques) ;
- 127 000 pages ont été vues, le module informatif le plus consulté étant lié aux difficultés à travailler ;
- plus de 9 700 jeunes ont réalisé une auto-évaluation ;
- plus de 850 consultations ont été assurées (1 étudiant sur 4 a consulté au moins deux fois).
Cette plateforme est prolongée jusqu'à fin 2021.
La plupart de ces outils, développés avec une grande réactivité dans le contexte du premier confinement, semblent venir combler un certain manque dans le dispositif d'accès aux soins de santé mentale, dont l'utilité dépasse les seuls besoins de la crise sanitaire : en effet, ils proposent une porte d'accès aux soins de santé mentale pour aider des personnes, sous couvert d'anonymat, à « franchir le pas » pour évoquer avec un professionnel leurs problèmes de santé mentale ou ceux de personnes de leur entourage.
La décision de pérenniser « Psy-IDF » traduit ce besoin, qui complète le travail effectué par les équipes du CPOA.
Plus généralement s'agissant des outils numériques déployés ou développés dans le contexte de la crise sanitaire, Santé publique France a estimé de même que leur plus-value principale est l'accessibilité. Le délégué ministériel à la santé mentale et à la psychiatrie a souligné leur intérêt pour capter une demande, l'orienter et la filtrer , dans la mesure où tout problème ne nécessitera pas une prise en charge en psychothérapie, comme le montrent d'ailleurs les bilans des appels traités par des lignes d'écoute. Comme l'a également indiqué, s'agissant en particulier des publics étudiants, le Dr Viviane Kovess, psychiatre, il n'y a pas lieu de « psychologiser » une réaction normale à une situation difficile : une approche graduée, pair à pair ou par soi-même est à privilégier avant de diriger vers des soins ceux qui en ont vraiment besoin.
Les rapporteurs se rallient à ces analyses tout en partageant le constat porté par Santé publique France selon lequel « ces dispositifs constituent une offre de service complémentaire et non substitutive aux praticiens » 21 ( * ) .
Plusieurs professionnels auditionnés, comme Christian Colombo, psychologue clinicien en Guadeloupe, ont considéré que l'outil numérique était un plus sans constituer pour autant la panacée, les relations humaines restant au coeur de la relation entre un patient et son thérapeute . Plus encore s'agissant de la prise en charge des jeunes, le pédopsychiatre Serge Hefez a estimé que ces outils, parfois « un peu gadget », ne répondaient qu'à une partie des besoins : les enfants ont besoin d'être en contact avec un professionnel qui va créer du lien avec eux et créer des dynamiques relationnelles avec d'autres enfants ou adolescents.
Ces outils peuvent se révéler en outre excluant pour certains publics, les plus fragiles, comme l'a fait remarquer le Dr Delphine Glachant, présidente de l'union syndicale de la psychiatrie.
Il sera certes utile d'évaluer l'intérêt de ces différents dispositifs pour la santé mentale, leur capacité à assurer des parcours personnalisés de prise en charge et une continuité du suivi pour ceux qui proposent une mise en relation avec des professionnels par le biais de téléconsultations. De même, si le temps conduira probablement à faire de lui-même le tri entre des initiatives déployées en ordre dispersé, une plus grande cohérence devra être recherchée pour assurer la lisibilité entre les nombreux projets, plus ou moins pérennes, mais aussi pour capitaliser sur les expertises acquises. C'est notamment le cas pour les lignes d'appel qui pourraient être unifiées à l'échelon régional à l'instar du dispositif présenté en Île-de-France en étant adossées à un réseau de prise en charge au niveau du territoire.
En outre, les problèmes potentiels de certification des intervenants (vérification des compétences et des diplômes), en particulier sur des plateformes commerciales non adossées à un organisme reconnu dans le champ de la santé mentale, pourraient justifier un processus souple de labellisation, par exemple par Santé publique France, pour aider le grand public à se repérer dans l'offre.
Proposition n° 8 : Pérenniser
des lignes d'écoute et d'orientation en veillant à la
cohérence et à la lisibilité des dispositifs
proposés au niveau régional
Établir une labellisation
des sites ou plateformes de téléconsultation pour s'assurer de la
compétence des intervenants
Par ailleurs, ainsi que l'ont relevé les professionnels rencontrés lors de leur déplacement au GHU de Paris, la crise sanitaire a accéléré l'évolution de leurs pratiques dans le cadre des prises en charge habituelles : des assouplissements auxquels des équipes pouvaient être réticentes initialement, comme le recours à la téléconsultation, au soutien téléphonique voire à des messageries instantanées, ont constitué des alternatives au rencontres en présentiel et ont permis de maintenir du lien avec les patients ou leurs familles et de ne pas les perdre de vue.
Avec les limitations entourant ces dispositifs évoqués plus haut, ces professionnels notent l'opportunité de ne pas tirer un trait définitif sur ces solutions complémentaires, qui favorisent l'accès aux soins. Le « RETEX » précité établi en octobre 2020 par la délégation ministérielle à la santé mentale et à la psychiatrie, relevait en effet, tout en attirant l'attention sur les exigences de sécurité numérique, que « la télémédecine, si lente à se mettre en place en santé mentale, est devenue un outil permettant d'établir une réponse spécialisée en proximité », notamment dans les établissements de santé qui ont eu recours à cet outil pour des consultations, expertises ou réunions de concertation entre professionnels.
Proposition n°9 : Favoriser le recours à la téléconsultation ou au soutien par téléphone ou messagerie comme compléments aux prises en charge habituelles
B. AMÉLIORER LA LISIBILITÉ DES PARCOURS DE PROXIMITÉ POUR FAVORISER L'ACCESSIBILITÉ AUX SOINS DE SANTÉ MENTALE ET LES PRISES EN CHARGE PRÉCOCES
1. Renforcer l'approche intégrée de la santé mentale et la coordination des acteurs au niveau territorial
a) Mieux reconnaître le rôle clé des soignants « de première ligne »
Dans un rapport d'octobre 2019 sur la « Prise en charge coordonnée des troubles psychiques : état des lieux et conditions d'évolution », l'Inspection générale des affaires sociales (IGAS) rappelait que « selon les estimations, 15 à 40 % de la file active des médecins généralistes présenteraient un trouble mental ou une souffrance psychique , ce qui en fait la porte d'entrée naturelle de ce type de patients dans le système de soins ».
Or, ce même rapport relevait que si le médecin généraliste est le professionnel le plus consulté en cas de problème psychologique, celui-ci n'est pas toujours outillé pour y répondre : « face à ces situations qui combinent une souffrance généralement associée à des événements de vie (séparation, divorce, perte d'emploi, souffrance au travail...), situation de loin la plus fréquente, et des problèmes en lien avec une organisation psychique dysfonctionnelle, qui relève plus de la psychiatrie, l'omnipraticien peut se trouver démuni. Alors que la profession est dans son ensemble bien formée pour prendre en charge les autres pathologies somatiques, une partie méconnait, voire ignore, l'existence d'outils et des méthodes d'usage courant pour repérer, accompagner ou orienter les problèmes psychiques , avec pour effet collatéral, la prescription de psychotropes comme seul traitement. » Les médecins généralistes sont ainsi, d'après les données citées dans ce rapport, à l'initiative de près de 90 % des prescriptions d'antidépresseurs.
Ce constat a été relevé par des personnes auditionnées : les chercheuses Coralie Gandré et Magali Coldefy ont noté que si le médecin généraliste joue un rôle majeur dans le repérage et le suivi des troubles psychiques fréquents légers à modérés, ceux-ci adressent peu leurs patients vers les dispositifs spécialisés. Elles ont suggéré d'intégrer la santé mentale dans les évaluations courantes - à l'instar de la mesure de la tension - des médecins généralistes, des pédiatres, mais aussi des médecins scolaires ou médecins du travail, pour faciliter un repérage plus précoce, citant également des exemples de pays ayant intégré l'éducation à la santé mentale dans le programme scolaire, pour apprendre à maintenir une bonne santé mentale, à prendre soin de celle des autres, tout en luttant contre la stigmatisation. La diffusion d'outils cliniques, par exemple de questionnaires simples, pourrait contribuer à cette meilleure prise en compte.
Celle-ci devrait dans tous les cas s'accompagner d'une évolution des modalités de rémunération de ces professionnels, pour des prises en charge qui requièrent du temps d'échange et d'écoute. Les rapporteurs notent à cet égard l'engagement du Président de la République, en conclusion des Assises de la santé mentale et de la psychiatrie le 28 septembre 2021, d'ouvrir une réflexion sur les moyens de rémunérer des missions de santé publique en lien avec la santé mentale dans la prochaine convention médicale.
Proposition n° 10 : Favoriser la diffusion auprès des médecins généralistes, pédiatres, médecins scolaires et médecins du travail d'outils cliniques permettant de détecter précocement d'éventuels troubles psychologiques
b) Renforcer la mise en réseau des acteurs locaux
La méconnaissance réciproque entre les intervenants de la prise en charge, qu'ils relèvent des champs sanitaire, médico-social ou social, constitue de même, de l'avis de plusieurs acteurs, un frein à l'accès aux soins en santé mentale et à la bonne coordination des parcours des patients.
Le déploiement, à l'initiative des collectivités territoriales, des contrats locaux de santé mentale (CLSM) ainsi que la mise en place, par la loi de modernisation de notre système de santé de 2016 22 ( * ) , à l'initiative des professionnels de santé, des projets territoriaux de santé mentale (PTSM) ont vocation à répondre à cet enjeu de coordination des acteurs du territoire.
Les modalités d'élaboration et les
objectifs
des projets territoriaux de santé mentale
D'après l'article L. 3221-2 du code de la santé publique, le projet territorial de santé mentale a pour objet « l'amélioration continue de l'accès des personnes concernées à des parcours de santé et de vie de qualité, sécurisés et sans rupture ».
Il est élaboré et mis en oeuvre à l'initiative des professionnels et établissements travaillant dans le champ de la santé mentale, à l'échelle d'un territoire « suffisant » pour permettre l'accès à des modalités de prises en charge diversifiée. Il repose sur un diagnostic territorial partagé établi par les acteurs de santé du territoire et arrêté par le directeur général de l'agence régionale de santé après avis des conseils locaux de santé ou conseils locaux de santé mentale.
Le projet territorial associe notamment les représentants des usagers, les professionnels et les établissements de santé, les établissements et les services sociaux et médico-sociaux, les organismes locaux d'assurance maladie et les services ou établissements publics de l'État concernés, les collectivités territoriales, ainsi que les conseils locaux de santé ou conseils locaux de santé mentale.
Ce projet a vocation à organiser les conditions d'accès de la population :
- à la prévention et en particulier au repérage, au diagnostic et à l'intervention précoce sur les troubles ;
- à l'ensemble des modalités et techniques de soins et de prises en charge spécifiques ;
- aux modalités d'accompagnement et d'insertion sociale.
Les actions tendant à mettre en oeuvre le projet territorial de santé mentale font l'objet d'un contrat territorial de santé mentale conclu entre l'agence régionale de santé et les acteurs du territoire participant à la mise en oeuvre de ces actions, qui définit leurs modalités de financement, de suivi et d'évaluation.
D'après les données communiquées par la délégation ministérielle à la santé mentale et à la psychiatrie, environ un tiers de la population est couverte par un contrat local de santé mentale et par ailleurs 104 PTSM sont recensés. Comme l'a souligné, lors du déplacement des rapporteurs au GHU de Paris, le Dr Annie Msellati s'agissant du PTSM parisien, cette démarche ascendante et collaborative , associant des psychiatres, des acteurs associatifs ou du secteur médico-social, est en elle-même intéressante. Elle a pu susciter une dynamique territoriale et créer du lien entre les acteurs qui facilite ensuite leur mobilisation en cas de crise. Dans son retour d'expérience précité sur la première vague de la crise sanitaire, la délégation ministérielle à la santé mentale et à la psychiatrie relève que « malgré un démarrage lent, les coopérations se sont multipliées entre les acteurs du territoire, notamment entre secteur public et privé », soit en s'appuyant sur les projets en cours, soit parce que « l'état de nécessité [...] a motivé la mise en lien » .
Pour autant, s'il est encore prématuré de tirer un bilan de la mise en oeuvre des PTSM, certains acteurs, à l'instar des Prs Marion Leboyer et Antoine Pelissolo, ont attiré l'attention sur l'hétérogénéité de la coordination des acteurs engagée par ces projets d'un département à l'autre , en l'absence de cadre structurant ou de financement incitatif.
Le recrutement programmé, dans le Ségur de la santé de juillet 2020 (mesure n° 31) de coordonnateurs de PTSM sera un levier essentiel pour donner corps à ces structures qui reposent jusqu'alors sur l'engagement des professionnels de terrain, en exigeant une grande disponibilité.
Par ailleurs, le délégué ministériel à la santé mentale et à la psychiatrie a reconnu la nécessité de « dépsychiatriser » les PTSM, notamment en vue de privilégier une approche plus transversale ou globale de la santé mentale : il a suggéré que puissent être intégrés en leur sein les acteurs de la prévention primaire que sont notamment les médecins généralistes et professionnels de santé libéraux - par exemple à travers leurs CPTS (communautés professionnelles territoriales de santé) en cours de constitution -, les acteurs de la protection maternelle et infantile ou de la médecine scolaire. De même le Dr Annie Msellati a noté en outre que l'exercice du PTSM laissait encore à ce stade des « trous dans la raquette », à défaut, pour celui de Paris, d'intégrer par exemple les acteurs du soutien à la parentalité qui sont pourtant, comme cela a été souligné, des intervenants essentiels dans les prises en charge des troubles psychiques infantiles. Il est évident que la montée en puissance forcément progressive de ces outils ne pourra se faire sans les doter de moyens propres.
Comme l'ont également relevé les professionnels rencontrés lors de leur déplacement au GHU de Paris, seule l'existence préalable d'un réseau solide de professionnels peut permettre à des initiatives de « premier contact » de fonctionner , pour dispenser des conseils ou assurer une orientation vers des professionnels et structures du territoire. C'est le cas de la plateforme « Psy-IDF » présentée plus haut, et du centre psychiatrique d'orientation et d'accueil (CPOA) du GHU de Paris, qui sont des initiatives territoriales intéressantes pour faciliter le premier recours aux soins.
De telles initiatives, adossées à un projet de coopération territoriale, pourraient être opportunément expérimentées.
Proposition n° 11 : Expérimenter, dans le cadre d'une organisation territoriale, des offres permettant de faciliter un « premier contact », physique ou virtuel, avec des professionnels spécialisés en santé mentale
L'enjeu de coordination des acteurs du territoire et des parcours des patients recouvre par ailleurs celui de l'émergence de nouveaux métiers susceptibles d'y concourir. Plusieurs acteurs ont ainsi souligné l'intérêt de valoriser des métiers en santé facilitant l'orientation des patients dans le système de soins ou la coordination des parcours .
À cet égard, le rôle des infirmiers qui assurent le plus souvent ces missions mérite pour les rapporteurs d'être mieux reconnu. Cela pourrait passer en particulier par une revalorisation du statut des infirmiers de pratique avancée (IPA) dont la mention en santé mentale et psychiatrie existe depuis 2019 23 ( * ) . La formation de deux ans requise pour cette spécialisation est particulièrement exigeante, y compris au plan financier pour des professionnels déjà en activité, pour une rémunération par la suite trop peu attractive. Or, le rôle de ces professionnels en matière de prévention, d'éducation thérapeutique, d'orientation et de coordination des parcours entre la ville, l'hôpital ou les structures médico-sociales d'aval est majeur pour des prises en charge de qualité. Les rapporteurs prennent acte de l'engagement pris, en conclusion des Assises de la santé mentale et de la psychiatrie le 28 septembre 2021, de porter le nombre de place pour des formations d'IPA en santé mentale à 185 sur la période 2021-2023 contre 171 en 2019. Ils notent cependant le faible rythme de déploiement de ces formations au regard des besoins potentiels.
Proposition n° 12 : Favoriser l'émergence de nouveaux métiers de médiation et d'aide à la coordination des parcours en santé mentale et revaloriser le statut des infirmiers de pratique avancée
2. Revaloriser le rôle des psychologues au sein du dispositif de soins
• Au cours des derniers mois notamment, les psychologues ont exprimé leur mal-être , considérant leur activité professionnelle, leurs compétences et savoir-faire insuffisamment reconnus et valorisés.
Les titres de psychologue et de psychothérapeute
• La profession de psychologue est encadrée par l'article 44 de la loi n° 85-772 du 25 juillet 1985 portant diverses dispositions d'ordre social.
Celle-ci réserve l'usage professionnel du titre de psychologue, accompagné ou non d'un qualificatif, aux titulaires d'un diplôme, certificat ou titre sanctionnant une formation universitaire fondamentale et appliquée de haut niveau en psychologie préparant à la vie professionnelle et figurant sur une liste fixée par décret en Conseil d'État ou aux titulaires d'un diplôme étranger reconnu équivalent aux diplômes nationaux exigés.
Les personnes autorisées à faire usage du titre de psychologue sont tenues de faire enregistrer sans frais, auprès de l'agence régionale de santé, qui établit pour chaque département une liste publique de cette profession.
Cet article fixe également les conditions d'exercice des professionnels ressortissants d'un État membre de l'Union européenne ou d'un autre État partie à l'accord sur l'Espace économique européen.
• Le recours au titre de psychothérapeute est encadré par l'article 52 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
Ces dispositions réservent l'usage du titre de psychothérapeute aux professionnels inscrits au registre national des psychothérapeutes. La liste est mise à la disposition du public et mentionne les formations suivies par le professionnel.
L'accès à la formation en psychopathologie clinique que doivent remplir les professionnels est réservé aux titulaires d'un doctorat de médecine ou d'un diplôme de niveau master en psychologie ou psychanalyse.
S'ils interviennent depuis longtemps - notamment les années 1970 - dans de nombreuses institutions des champs sanitaire, social, médico-social, judiciaire ou éducatif (établissements de santé, centres médico-psychologiques, centres de crise, instituts médico-éducatifs, maisons d'arrêt, services de santé au travail et de santé scolaire ou universitaire, etc.) ou en exercice libéral, les représentants de la profession estiment souffrir d'une non-reconnaissance institutionnelle et d'une rémunération insuffisante. Ils se disent également « largement sous-employés » alors même qu'on constate une raréfaction du nombre de psychiatre et, en particulier dans le contexte actuel, d'importantes « demandes de prise en charge de la souffrance psychique [...] des populations ne relevant pas strictement de l'exercice de la psychiatrie » 24 ( * ) .
Même dans un domaine comme celui de la médecine scolaire, la fédération française des psychologues et de psychologie (FFPP) a regretté une approche trop limitée de la fonction des psychologues de l'éducation nationale, en appelant à ce que leur rôle de repérage voire d'orientation et de prévention primaire soit mieux mis en exergue face à la pénurie de médecins scolaires.
Dans son rapport d'octobre 2019 précité, l'IGAS relevait une « prédominance de l'approche médicale » dans l'organisation des prises en charge psychiques : la structuration historique en France de l'offre de soins psychiques à partir de l'hôpital a contribué à « concour [ir] au maintien d'une forte médicalisation des soins psychiques » et donc joué un rôle dans « le maintien des psychologues et des psychothérapeutes à la lisière du secteur sanitaire, même si les positionnements identitaires de ces derniers y sont également pour beaucoup ».
Les psychiatres assurent ainsi en France plus de la moitié des psychothérapies, quand ils se positionnent dans d'autres pays, comme aux Pays-Bas, plutôt en supervision ou dans une approche strictement médicale.
Plusieurs facteurs contribuent à ce que les psychologues peinent globalement à trouver leur place dans le dispositif de soins : l'absence de remboursement des consultations en libéral ( cf. ci-après) par l'assurance maladie constitue de toute évidence un frein ; les psychologues sont également peu connus des médecins, en raison d'un certain isolement de la profession, qui ne participe pas aux réseaux ou projets territoriaux en santé mentale , n'est pas inscrite au rang des professions de santé ou n'est pas organisée, sur le plan de la déontologie, autour d'un ordre ; enfin, plusieurs spécialistes en psychiatrie ou pédopsychiatrie entendus par les rapporteurs ont mis en avant une formation universitaire des psychologues hétérogène , fondée sur des enseignements peu concrets et dont la dimension clinique est perçue comme très insuffisante .
À cet égard, le Dr Serge Hefez et le Pr Antoine Pelissolo ont ainsi considéré que le renforcement du rôle des psychologues dans les prises en charge en santé mentale devrait passer au préalable par une refonte de leur formation, notamment via l'instauration de l'équivalent d'un internat comme il en existe dans d'autres pays, à l'instar du Canada 25 ( * ) .
De surcroît, comme le notait l'IGAS, « l'excellence de la formation professionnelle n'est pas particulièrement encouragée en France où existent pourtant des opportunités d'aller plus loin que le diplôme licence-master (titre de psychothérapeute, titre de docteur, habilitation à diriger des recherches...), mais sans aucune valorisation associée » .
Les professionnels eux-mêmes, suivant notamment la position portée par le syndicat national des psychologues (SNP) dans une contribution adressée aux rapporteurs, plaident pour une organisation de la profession, garantissant l'indépendance des professionnels, et un allongement des études sous la forme d'un doctorat professionnalisant.
Quant à la coopération renforcée des psychologues avec les médecins généralistes et autres acteurs des soins de proximité, les rapporteurs relèvent avec intérêt la mesure 31 du Ségur de la santé de juillet 2020 qui a entendu consolider leur présence au sein des maisons de santé pluridisciplinaires et centres de santé. Si cette évolution va dans le bon sens, en contribuant à améliorer la lisibilité de leur présence territoriale et leur insertion dans les parcours de soins, elle ne représente encore qu'une « goutte d'eau » selon le SNP, en ne concernant que 200 ETP en France.
Proposition n° 13 : Revaloriser le positionnement des psychologues dans les parcours de prise en charge « de première ligne » en adaptant en conséquence leur formation
Proposition n° 14 : Associer les psychologues aux dispositifs territoriaux tels que les projets territoriaux de santé mentale pour renforcer leur visibilité et leur articulation avec les autres acteurs et renforcer le dispositif de présence de psychologues libéraux dans les maisons et centres de santé
3. La pérennisation de la prise en charge des psychothérapies : une mesure récente dont il conviendra de tirer le bilan
a) Une avancée portée depuis 2018 par plusieurs expérimentations
Plusieurs expérimentations ont été engagées depuis 2018 pour proposer un remboursement ou une prise en charge forfaitaire des psychothérapies réalisées auprès, notamment, d'un psychologue libéral : il s'agit à la fois de lever un obstacle financier à l'accès aux soins en santé mentale tout en reconnaissant le rôle de ces professionnels non-médecins dans le champ du premier recours, à l'instar de celui qu'ils occupent dans d'autres pays.
• Pour les adultes (patients âgés de 18 à 60 ans présentant des troubles anxieux et/ou dépressifs d'intensité légère à modérée), l'assurance maladie a mis en place à compter de 2018 un dispositif testé dans quatre départements : les Bouches-du-Rhône, la Haute-Garonne, le Morbihan et les Landes. Dans le cadre d'un parcours de soins coordonné par le médecin traitant, il permet la prise en charge à 100 % d'un entretien d'évaluation réalisé par un psychologue clinicien ou psychothérapeute agréé par l'ARS et d'une à dix séances d'accompagnement psychologique de soutien. Après réévaluation par le médecin traitant et avis d'un psychiatre, une à dix séances supplémentaires de psychothérapies peuvent être proposées.
D'après les données présentées par la CNAM 26 ( * ) , ce dispositif a bénéficié depuis son lancement en 2018 à plus de 30 000 patients et 733 psychologues cliniciens ou psychothérapeutes agréés par l'ARS (environ 45 % des professionnels des départements concernés) ont signé la convention-cadre. En 2019, 60 % des médecins généralistes des départements pilotes ont inclus au moins un patient dans le dispositif ; 75 % des patients étaient des femmes et 25 % avaient moins de 30 ans ; en moyenne, un patient a réalisé 9 séances pour une prise en charge s'étalant généralement sur quatre mois. Le coût du dispositif est évalué à 2,2 millions d'euros en 2019, pour 89 582 séances réalisées et un coût moyen par patient de 228 euros.
Sa mise en oeuvre est prolongée jusqu'à fin 2022. Elle doit faire l'objet d'une évaluation médico-économique pour confirmer sa faisabilité, son efficacité et son impact sur les pratiques des professionnels.
• Pour les enfants et adolescents , plusieurs dispositifs coexistent. La loi de financement de la sécurité sociale pour 2017 a ouvert la voie à une expérimentation, dans quelques territoires, pour des adolescents âgés de 11 à 21 ans : le dispositif Écout'Émoi présenté dans l'encadré ci-après.
« Écout'Émoi » :
une expérimentation ouvrant la voie à la prise en charge
des
consultations avec un psychologue libéral pour des jeunes de 11
à 21 ans
L'article 68 de la loi de financement de la sécurité sociale (LFSS) pour 2017 a ouvert la possibilité de mener des expérimentations pour une durée maximale de quatre ans, dans des territoires définis par arrêté, « afin d'améliorer la prise en charge et le suivi de jeunes de six à vingt et un ans chez lesquels un médecin, notamment médecin généraliste, médecin scolaire, pédiatre ou psychologue scolaire, a évalué une souffrance psychique ». Ce suivi repose notamment sur une orientation vers des consultations de psychologues libéraux, donnant lieu à une prise en charge.
Les modalités de cette expérimentation ont été précisées par le décret n° 2017-813 du 5 mai 2017, avant d'être intégrées dans le cadre général pour l'innovation au sein du système de santé issu de l'article 51 de la LFSS pour 2018.
Recentrée sur les jeunes entre 11 et 21 ans en situation de souffrance psychique, celle-ci permet aux médecins généralistes, pédiatres ou médecins scolaires de prescrire, après évaluation, au maximum douze consultations avec un psychologue libéral prises en charge dans la limite d'un forfait, sous réserve du consentement du jeune et de ses parents s'il est mineur.
Le renforcement de la formation en santé mentale, pour les professionnels, et l'inclusion dans un parcours de soins, pour les jeunes, sont coordonnés par les Maisons des adolescents de chaque territoire concerné.
Des territoires situés dans trois régions (Île-de-France, Pays de la Loire et Grand Est) sont concernés : les villes des Mureaux et Trappes (Yvelines), de Garges-lès-Gonesse, Goussainville, Sarcelles et Villiers-le-Bel (Val-d'Oise), de Cholet (Maine-et-Loire) et Saint-Nazaire (Loire-Atlantique), ainsi que les départements des Ardennes, du Haut-Rhin, de la Meuse et des Vosges.
D'autres dispositifs ciblés ont été déployés dans le contexte de la crise sanitaire. Pour les publics étudiants , le « chèque d'accompagnement psychologique » renommé dispositif « Santé Psy Étudiants » a été mis en place à compter du 1 er février 2021. Il permet à tous les étudiants de consulter sans avance de frais, pour trois séances, un psychologue, un psychothérapeute ou un psychiatre (parmi une liste de professionnels partenaires du dispositif), sur prescription d'un médecin du service de santé universitaire ou d'un médecin généraliste, avec un renouvellement possible pour trois séances après nouvelle prescription médicale. Pour les enfants et adolescents de 3 à 17 ans souffrant de troubles psychiques légers à modérés, le Président de la République a annoncé, le 14 avril 2021, un dispositif d'urgence transitoire (le « forfait 100 % psy enfants »), déployé sur l'ensemble du territoire : il permet la prise en charge à 100 %, sans avance de frais, de 10 séances (un entretien initial bilan et jusqu'à 9 séances d'accompagnement psychologique) auprès d'un psychologue de ville choisi par la famille sur une liste nationale de professionnels figurant sur une plateforme. Ce dispositif s'inscrit dans un parcours de soins coordonné par le médecin, sur la base d'une prescription pouvant être établie par un médecin généraliste, pédiatre, hospitalier, médecin scolaire ou de PMI. Les séances devront être réalisées avant le 31 janvier 2022.
D'autres initiatives de remboursement de séances avec un psychologue émanent d' organismes complémentaires d'assurance maladie (OCAM). La Fédération nationale de la Mutualité française (FNMF) propose à ses adhérents le remboursement au premier euro de quatre séances de psychologue à hauteur de 60 euros par séance. Un bilan dressé après cinq mois de mise en oeuvre, entre fin mars et fin août 2021, fait état de 512 000 personnes ayant demandé au moins un remboursement pour une séance chez un psychologue, contre 200 000 sur toute l'année 2019.
b) Un dispositif dont la pérennisation, annoncée lors des Assises de la santé mentale et de la psychiatrie, a été actée en loi de financement de la sécurité sociale pour 2022 selon des modalités qui ne satisfont pas l'ensemble de la profession
Lors de son intervention en clôture des Assises de la santé mentale et de la psychiatrie le 28 septembre 2021, le Président de la République a annoncé que les consultations de psychologues seront prises en charge par l'assurance maladie à partir de l'âge de 3 ans à compter de 2022 , la cible principale étant constituée des patients souffrant de troubles dépressifs ou anxieux d'intensité légère à modérée.
Cette annonce a trouvé une concrétisation au cours de l'examen du projet de loi de financement de la sécurité sociale pour 2022 : l'article 42 bis , inséré par l'Assemblée nationale 27 ( * ) , devenu l'article 79 de la loi promulguée, a précisé les conditions d'une prise en charge par l'assurance maladie obligatoire de séances d'accompagnement psychologique réalisées par un psychologue dans le cadre d'un exercice libéral ou en centre ou maison de santé, sous réserve que celui-ci soit signataire d'une convention avec l'organisme local d'assurance maladie. À des fins de régulation, le nombre de psychologues pouvant proposer ces séances et leur répartition selon les besoins de chaque territoire sera fixé annuellement par arrêté.
Cette avancée va dans le sens d'une plus grande reconnaissance du rôle des psychologues dans les prises en charge en santé mentale et, pour les patients, d'un renforcement de l'accessibilité financière à ces professionnels : c'est ce qui a conduit la commission des affaires sociales comme le Sénat à soutenir cette mesure lors de l'examen du PLFSS pour 2022.
Cependant, cette mesure a suscité, au sein de la profession de psychologue, des réserves importantes, liées notamment à la nécessité pour le patient d'être adressé par un médecin. La condition de prescription médicale obligatoire , qui rejoint les conclusions des Assises de la santé mentale et de la psychiatrie annoncées par le Président de la République, est en effet perçue, selon des représentants des psychologues entendus par les rapporteurs, comme une entrave pour des patients - notamment les plus jeunes d'entre eux - amenés à devoir justifier plusieurs fois de leur besoin de prise en charge ; un travail en collaboration avec d'autres acteurs (médecin ou autre tiers professionnel de santé, travailleur social, etc .) serait pour eux un meilleur reflet des pratiques courantes. Cette étape préalable, perçue comme une forme de « paramédicalisation » des psychologues, pourrait également s'avérer un frein dans des territoires médicalement sous-dotés, en retardant l'accès à une prise en charge.
La commission a considéré à ce stade, lors de l'examen du PLFSS pour 2022, que cela constituait toutefois un critère de qualité du suivi des patients requérant un accompagnement psychologique, conformément au principe du parcours de soins coordonné pour des actes pris en charge par l'assurance maladie obligatoire. Elle avait néanmoins proposé que le médecin du travail puisse assurer cette orientation, de par son rôle en matière de prévention des risques psycho-sociaux.
Les modalités de cette prise en charge, en termes de nombre de séances remboursées et de tarif de chaque séance, renvoyées à un décret en Conseil d'État, suscitent également des interrogations dans la profession. Le remboursement évoqué en conclusion des Assises, à savoir une base tarifaire de 40 euros pour la première consultation et de 30 euros pour les suivantes dans le cadre d'un forfait qui serait de l'ordre de huit séances, sans possibilité de dépassements d'honoraires, se situe en effet, pour certains professionnels, en deçà de leur niveau de rémunération habituel. Il faudra notamment veiller à ce que les organismes complémentaires d'assurance maladie, qui peuvent également prendre en charge les consultations psychologiques, ne s'en désengagent pas à l'avenir.
En outre, la commission avait relevé d'autres points de vigilance, parmi lesquels la question de la participation au dispositif des psychologues exerçant en milieu hospitalier, de même que des psychothérapeutes, en particulier si le dispositif venait à prendre de l'ampleur et à exercer une pression trop importante sur l'offre ambulatoire. Un autre engagement des Assises de la santé mentale et de la psychiatrie, à savoir le financement à hauteur de 80 millions d'euros dédié aux centres médico-psychologiques (CMP) pour la création de 800 postes supplémentaires à partir de 2022, sera à cet égard un levier complémentaire d'amélioration des prises en charge. Cette évolution renforce par ailleurs le besoin, évoqué plus haut, de mieux structurer la profession, via notamment l'instauration d'un code de déontologie conformément aux recommandations de l'inspection générale des affaires sociales dans un rapport d'octobre 201928 ( * ), dans le respect des pratiques individuelles.
Pour les rapporteurs, l'évaluation du dispositif devra enfin comporter des données sur l'évolution du profil des patients consultant des psychologues pour savoir si d'autres freins que financiers peuvent persister. Les chercheuses de l'Irdes auditionnées ont relevé qu'en Australie, une mesure similaire avait avant tout bénéficié aux personnes les plus favorisées.
En tenant compte de ces données, il serait nécessaire de procéder à un bilan de la mise en place de cette prise en charge, associant les professionnels concernés, avant l'échéance de l'évaluation de ce dispositif fixée en loi de financement de la sécurité sociale au 1 er septembre 2024 au plus tard.
EXAMEN EN COMMISSION
Réunie le mercredi 15 décembre 2021, sous la présidence de Mme Catherine Deroche, présidente, la commission examine le rapport d'information de Mme Victoire Jasmin et M. Jean Sol, rapporteurs, sur la mission d'information santé mentale et covid-19
Mme Victoire Jasmin , rapporteure . - Depuis bientôt deux ans, nous vivons au rythme des flux et reflux de l'épidémie de covid-19.
Différentes études montrent que ce climat anxiogène d'incertitudes affecte la santé mentale d'un grand nombre de nos concitoyens, dont la vie sociale et parfois la situation économique se trouvent par ailleurs bouleversées. Certains publics, notamment les plus jeunes, sont particulièrement concernés.
Cette crise sanitaire fait peser une pression supplémentaire sur un système de prise en charge en santé mentale déjà en forte tension, dont nous connaissons les difficultés, si ce n'est la situation de crise. Mais elle a également favorisé une plus large prise de conscience de cet enjeu qui représente le premier poste de dépenses de l'assurance maladie, avec de nombreuses initiatives et innovations. La tenue les 27 et 28 septembre derniers des assises de la psychiatrie et de la santé mentale a répondu, bien que partiellement, à la demande forte des acteurs d'être enfin pris en considération.
Notre commission a souhaité aborder, dans ce contexte particulier, la question de la santé mentale sous le prisme de cette pandémie. Je remercie la présidente de nous avoir permis d'approfondir ce sujet.
Nous avons auditionné des acteurs institutionnels, des chercheurs auteurs d'études sur l'impact psychologique de la crise sanitaire, des psychiatres et pédopsychiatres, des représentants des psychologues ainsi que des associations impliquées dans l'accompagnement des plus vulnérables. Sous un angle territorial, nous avons également organisé une table ronde en visioconférence avec des acteurs de Guadeloupe.
Notre ambition n'était pas de dresser un énième panorama général de la situation de la psychiatrie et de la santé mentale. Sur ce sujet, les constats sont convergents et des propositions ont été formulées, notamment dans le rapport de la mission d'information sur la situation de la psychiatrie des mineurs en France présidée par Alain Milon en 2017, qui conservent leur pertinence et leur actualité.
Notre attention s'est portée sur les enjeux de prévention, de repérage précoce et de prise en charge de premier niveau des troubles de santé mentale. En effet, le contrecoup psychologique de la crise sanitaire amplifie des besoins en ce domaine.
M. Jean Sol , rapporteur . - Ce que certains médecins annonçaient très tôt comme une « vague en matière de santé mentale » qui suivrait la première vague de l'épidémie a en réalité démarré au tout début de la crise.
Au-delà du caractère anxiogène de la menace de la maladie, on ne peut ignorer l'impact des mesures prises pour lutter contre la propagation du virus, qui a fait l'objet de plusieurs études. En France, l'enquête CoviPrev conduite par Santé publique France donne un aperçu de ce retentissement. À titre d'exemple, la première semaine du confinement de mars 2020, les états anxieux concernaient 26,7 % de la population, soit quasiment le double de l'observation hors épidémie ; et les états dépressifs ont atteint plus du double du taux observé hors épidémie, avec 20,4 % de la population concernée à la fin du mois d'avril 2020.
L'analyse des chiffres au fil des différentes vagues de l'épidémie montre une situation fortement dégradée sur les indicateurs que sont l'anxiété, la dépression, les pensées suicidaires et les problèmes de sommeil. Cet état dégradé de la santé mentale est durable en dépit des variations constatées au fil des confinements ou déconfinements successifs.
Les résultats présentés sur la dernière vague de l'enquête, entre fin octobre et début novembre 2021, font encore état de 17 % de Français présentant des signes d'un état dépressif, soit 7 points au-dessus du niveau hors épidémie, et 23 % montrent encore des signes d'anxiété, soit 9 points de plus. Enfin, 10 % des Français ont eu des pensées suicidaires au cours de l'année, soit 5 points de plus qu'avant l'épidémie.
La consommation de médicaments confirme ces tendances. Ainsi, l'enquête EPIPHARE a souligné « une très forte augmentation amplifiée encore en 2021 » de la prescription d'antidépresseurs, antipsychotiques, anxiolytiques et hypnotiques. En 2021, les nouvelles prescriptions d'anxiolytiques sont en forte croissance, avec 15,2 % de nouveaux patients, cette dynamique touchant aussi les antidépresseurs, avec une augmentation d'instauration de 23 %.
Ces chiffres font surtout apparaître différents publics particulièrement vulnérables qui nécessitent une vigilance particulière. D'abord, les personnes souffrant déjà de troubles psychiques, avec une augmentation des facteurs d'angoisse et un abandon ou un mauvais suivi des traitements. Ensuite, les femmes et les jeunes, qui ont subi les retentissements domestiques et économiques de l'épidémie et des confinements. La réduction des interactions sociales et les violences domestiques ont particulièrement touché les jeunes, quand la précarité a renforcé l'impact de la pandémie en termes de santé mentale, particulièrement dans les familles monoparentales - souvent des femmes seules.
Les personnes âgées ont également subi davantage de souffrances psychologiques, du fait de leur isolement social et de la solitude durant la pandémie, à domicile comme en établissements d'hébergement pour personnes âgées dépendantes (Ehpad).
Enfin, de manière attendue, les soignants ont été identifiés comme particulièrement vulnérables. Très exposés au virus, ils ont subi en matière de santé mentale les conséquences du stress, de l'épuisement et de la confrontation directe avec la mort.
Mme Victoire Jasmin , rapporteure . - Alors que la crise a conduit à une réorganisation profonde et en urgence des modalités de travail de nombreuses personnes, les conséquences sur la santé mentale du recours massif au télétravail ou des bouleversements du monde professionnel restent à évaluer. Une note scientifique de l'Office parlementaire d'évaluation des choix scientifiques et technologiques (Opecst) sur les risques psychosociaux liés à l'épidémie, dont notre collègue Michèle Meunier a été corapporteure, a récemment été publiée.
Le bilan des pathologies mentales est plus délicat à établir. À ce jour, il n'a pas été repéré d'évolution sensible du nombre de pathologies, comme les troubles bipolaires ou la schizophrénie.
Certaines études semblent conclure à une augmentation des tentatives de suicide, notamment chez les jeunes et, si le nombre de passages à l'acte semble avoir diminué durant le premier confinement, le nombre de tentatives sévères et de décès est resté stable, indiquant des passages à l'acte plus sévères en proportion.
En revanche, chez certains patients, des syndromes de résilience ont pu être observés, avec, au plus fort de la première vague, une baisse des symptômes de leur pathologie. Cet aspect reste pour le moment du ressort de la recherche.
Si de premières études sont déjà riches d'enseignements sur les conséquences de la crise sanitaire sur la santé mentale, des travaux plus approfondis seront nécessaires dans la suite de la pandémie et, surtout, à l'issue de celle-ci.
Nous insistons donc sur la nécessité de renforcer les crédits attribués à la recherche en santé mentale en général, qui restent très insuffisants. Au-delà du financement, il convient d'assurer la conduite de projets de recherches coordonnés au niveau national et au niveau européen.
De même, alors que certains médecins estiment entre 20 et 30 % la part de patients atteints de la covid présentant des signes dépressifs, l'impact de la maladie elle-même en matière psychologique et psychiatrique relève aujourd'hui de la recherche, notamment sur ce que l'on appelle communément les cas de « covid long ».
M. Jean Sol , rapporteur . - Au-delà des conséquences de l'épidémie sur la population générale, nous nous sommes aussi intéressés à la prise en charge des patients de psychiatrie depuis le début de la crise sanitaire.
Nos auditions ont montré que les difficultés rencontrées dans la prise en charge des patients relèvent, pour beaucoup, des lacunes substantielles déjà bien documentées dont pâtissent les services de psychiatrie, et particulièrement de pédopsychiatrie. Les recommandations maintes fois formulées demeurent malheureusement d'actualité.
Cependant, dans des conditions extrêmement difficiles, les services de psychiatrie ont aussi su s'adapter rapidement avec des moyens limités et contraints. Des unités covid ont été montées dans différents services et les médecins se sont efforcés de garder le lien, souvent par téléphone, avec les patients qu'ils ne pouvaient plus suivre du fait des confinements.
Des atteintes préoccupantes aux droits des patients ont été relevées, notamment en matière d'accès au juge dans les cas d'isolement contraint, en particulier au cours de la première vague. Cela mérite un suivi spécifique.
Globalement, la situation des services et les conclusions des études épidémiologiques justifient une vigilance renforcée sur les moyens apportés à la psychiatrie. En effet, alors que les établissements du service public hospitalier sont déjà saturés, cette « nouvelle vague » psychologique et psychiatrique augmentera la pression. Nous sommes inquiets de la capacité de notre système de soins à apporter une réponse adéquate à ces enjeux en psychiatrie, et peut-être encore davantage en pédopsychiatrie.
Le bilan de la prise en compte de la santé mentale dans la gestion de la pandémie est mitigé. Il serait faux de dire que rien n'a été fait, et sans doute trop facile de critiquer a posteriori la gestion dans l'urgence de la première phase de la pandémie. L'action du délégué ministériel à la santé mentale s'est appuyée très tôt sur les cellules de crise ad hoc, et des contacts réguliers ont été entretenus avec les référents territoriaux.
Cependant, les campagnes de prévention en la matière ont été tardives. Alors que les mesures de confinement, leur durée et leur ampleur étaient tout à fait inédites, une information trop faible a été délivrée pour accompagner la population. Alors que les Français étaient confinés, avec des autorisations de sortie d'une heure par jour, les conseils pour préserver un bon état psychologique ont été très insuffisants, dans des conditions inédites et dans un contexte de préoccupation majeure pour soi et ses proches. La campagne lancée au printemps 2021 par l'assurance maladie, Santé publique France et le Gouvernement a sans doute été la mieux relayée à ce sujet, mais elle intervenait un an après le début de la pandémie...
Mme Victoire Jasmin , rapporteure . - Cette crise sanitaire nous rappelle l'urgence d'augmenter l'investissement dans ce secteur, mais présente aussi une opportunité d'engager des changements attendus.
Un premier levier réside dans la prévention et l'information. La stigmatisation des troubles psychiques, toujours prégnante, est un facteur de non-recours aux soins. Le professeur Antoine Pelissolo nous a indiqué que, en raison d'un niveau d'information jugé « catastrophique », les représentations sur les maladies mentales dans notre pays étaient comparables à celles que l'on observait en Écosse il y a quarante ans : elles sont associées à la culpabilité, la honte et l'incompréhension.
La crise sanitaire a contribué à mieux faire connaître ces maladies. Le site psycom.org, cofinancé par Santé publique France et le ministère de la santé, délivre une information en direction de plusieurs publics et aide à s'orienter dans le système de prise en charge, avec un annuaire des structures néanmoins limité pour l'heure à l'Île-de-France. Un autre site, CléPsy, porté notamment par les équipes du service de pédopsychiatrie de l'hôpital Debré, s'adresse aux familles.
Ces sites ont vu leur fréquentation augmenter depuis le début de la crise sanitaire ; une campagne d'information engagée entre avril et mai 2021 a mieux fait connaître le site psycom.org.
Cette information grand public fiable, qui aide à rompre l'isolement, n'est naturellement pas adaptée à tous les publics ; un soutien direct est indispensable pour atteindre les plus fragiles, par des politiques d'« aller vers » reposant sur le travail de terrain d'équipes mobiles, comme celles que nous connaissons en matière d'addictions.
Plusieurs initiatives méritent d'être développées, à l'image du projet Premiers secours en santé mentale, pour l'heure ciblé sur le public étudiant, qui favorise la prévention et le repérage précoce à travers des démarches de pair à pair, suivant un modèle qui a fait ses preuves à l'étranger. Les actions de soutien à la parentalité devraient être, selon plusieurs spécialistes entendus, un autre domaine prioritaire pour des actions d'accompagnement et de repérage précoce des troubles chez l'enfant et l'adolescent.
Sur ce sujet de l'information, du repérage et du « premier contact » en santé mentale, nous avons pu constater, depuis le début de la crise sanitaire, un foisonnement d'initiatives publiques et privées : des applications proposant une auto-évaluation de son état mental, voire des conseils personnalisés, ou des sites proposant des téléconsultations avec des psychologues ont émergé. En octobre 2020, un rapport de retour d'expérience de la délégation ministérielle à la santé mentale et à la psychiatrie recensait 150 dispositifs innovants, dont 63 % sur l'initiative de structures publiques. Les lignes d'écoute se sont multipliées : l'agence régionale de santé (ARS) en recensait dix-huit pour la seule région d'Île-de-France, en portant un bilan cependant « mitigé » avec des lignes fermées peu de temps plus tard, pour d'autres un faible recours ou un bénéfice difficile à évaluer.
Notre rapport évoque, puisque nous en avons rencontré les équipes, la ligne Écoute Étudiants d'Île-de-France, portée par la fondation Fondamental et le numéro vert Psy Île-de-France, qui s'appuie sur l'expertise du centre psychiatrique d'orientation et d'accueil du groupe hospitalier universitaire (GHU) de Paris. Mise en place en avril 2020 avec le soutien de l'ARS et pérennisée depuis, cette ligne « Psy-IDF » propose une première ligne de réponse par des infirmiers, qui procèdent à une évaluation et à une orientation sous supervision médicale, et un recours possible à une seconde ligne d'écoute et de soutien psychologique.
Ces outils viennent combler un certain manque : facilement accessibles, ils aident des personnes à « franchir le pas » pour parler de leurs troubles psychiques, voire entrer dans un accompagnement. Ils permettent de capter une demande, de l'orienter, de la filtrer. C'est déjà une étape importante. Nous avons bien conscience, toutefois, qu'il ne peut s'agir que d'une offre de service complémentaire : l'outil numérique, qui peut se révéler excluant pour d'autres publics, ne saurait bien entendu tenir lieu de seule réponse.
Il nous faudra évaluer l'intérêt dans le temps de ces outils, notamment en termes de qualité des parcours de prise en charge et de continuité du suivi pour ceux qui proposent une mise en relation avec des professionnels par le biais de téléconsultations.
En outre, une plus grande cohérence entre les dispositifs gagnerait à être recherchée, non seulement dans un souci de lisibilité de l'offre, mais aussi pour que ces lignes d'écoute puissent être adossées à un réseau territorial de structures et de professionnels, à l'image de ce que peut faire Psy-IDF grâce à l'expertise du Centre psychiatrique d'orientation et d'accueil (CPOA).
Par ailleurs, en ce qui concerne les sites de téléconsultation adossés à des plateformes commerciales, un dispositif de certification des intervenants serait un gage de qualité.
M. Jean Sol , rapporteur . - Un autre levier d'amélioration des prises en charge en santé mentale réside dans l'organisation de parcours de proximité lisibles et accessibles.
D'après l'inspection générale des affaires sociales (IGAS), si 15 à 40 % de la file active des médecins généralistes présente un trouble mental ou une souffrance psychique, les outils cliniques permettant de repérer précocement ces troubles, tels que des questionnaires simples, restent globalement peu connus. Leur diffusion pourrait être étendue non seulement aux pédiatres, mais aussi auprès des acteurs de la médecine du travail ou scolaire.
Lors de son audition, le délégué ministériel à la santé mentale et à la psychiatrie a également suggéré d'intégrer ces professionnels de la prévention primaire dans les projets territoriaux de santé mentale (PTSM) en cours de structuration, actuellement au nombre de 104. Cela pourrait effectivement contribuer à une approche plus globale ou intégrée de la santé mentale. Il n'en demeure pas moins, pour l'heure, que ces projets de coordination des acteurs territoriaux sont encore perçus comme hétérogènes dans leur mise en oeuvre, même si la démarche ascendante et collaborative sur laquelle ils reposent est intéressante. Surtout, les moyens permettant une montée en puissance de ces outils chronophages pour les professionnels de terrain font encore souvent défaut.
Nous avons enfin porté une attention particulière à la place des acteurs non médecins dans les prises en charge de premier niveau.
Le rôle des infirmiers de pratique avancée, dont il existe depuis 2019 une mention en santé mentale et psychiatrie, nous semble utile pour renforcer la prévention et assurer la coordination de parcours souvent complexes pour les patients. Toutefois, leur nombre est encore modeste et, comme nous avons déjà eu l'occasion de le souligner dans cette commission, la reconnaissance d'un investissement de deux ans de formation reste trop mineure.
Les psychologues sont enfin des acteurs clés de la prise en charge de premier niveau. Ces derniers mois, nous avons été nombreux à être sollicités par leurs représentants et à entendre le mal-être d'une profession qui s'estime mal reconnue et mal valorisée dans le système de soins. Contrairement à d'autres pays, une approche médicale des prises en charge psychiques prédomine en France. De fait, les psychologues sont relativement isolés : ils ne participent pas aux PTSM, par exemple. La profession est peu structurée : il n'existe pas d'ordre ou de code de déontologie qui s'impose à ses membres. Les formations universitaires sont perçues comme hétérogènes et leur volet clinique insuffisant. Les représentants des psychologues eux-mêmes plaident pour un allongement de leurs études, sous la forme d'un doctorat professionnalisant, et pour une organisation de leur profession.
Pour revaloriser le positionnement des psychologues dans les parcours de prise en charge, en articulation avec les autres acteurs, une concertation sur ces différents sujets apparaît nécessaire.
La généralisation, par la loi de financement de la sécurité sociale pour 2022, de la prise en charge par l'assurance maladie des séances réalisées avec un psychologue dès l'âge de trois ans n'a pas levé toutes les inquiétudes de la profession. Les conditions financières envisagées sont peu attractives et la prescription médicale obligatoire pourrait constituer un frein.
Notre commission a approuvé cette mesure phare des assises de la santé mentale et de la psychiatrie, qui fait suite aux expérimentations engagées depuis 2018. Elle a cependant souhaité qu'elle s'accompagne d'une meilleure organisation de la profession, dans le respect de son indépendance.
Il faut, selon nous, rester également attentif à ce que cette évolution contribue à lever les freins à un accompagnement par des psychologues, alors que d'autres freins - pas seulement financiers - peuvent exister.
Telles sont les principales conclusions tirées de nos travaux.
Cette crise sanitaire nous aura, une fois de plus, alertés sur l'enjeu de santé publique majeur que représente la prise en charge précoce des troubles psychiques et sur les carences de notre système de suivi, de prévention et de prise en charge de premier niveau.
En parler, c'est déjà se soigner : comme l'indique ce slogan de la campagne nationale de prévention, il faut dépasser la stigmatisation des maladies mentales. Cette crise, en révélant des vulnérabilités collectives, aura contribué à oeuvrer en ce sens. Saisissons cette opportunité pour engager des évolutions indispensables pour répondre aux attentes des patients comme des professionnels du secteur.
Mme Florence Lassarade . - Les psychiatres, grâce à leur formation médicale, ont su remarquablement organiser leurs services je l'ai constaté en Gironde, des secteurs « covid » spécifiques ont été mis en place et on a relevé très peu de contaminations, malgré la promiscuité.
Certaines pathologies se sont révélées en pédopsychiatrie : des jeunes filles de 11 à 12 ans présentaient des automutilations et un syndrome qu'on ne connaissait pas jusqu'alors. Sait-on ce qu'il est advenu de ces jeunes filles, dont l'état était extrêmement préoccupant ?
Qu'en est-il des trois consultations gratuites offertes aux étudiants ? Ce dispositif a-t-il porté des fruits ?
Mme Chantal Deseyne . - L'étude du CoviPrev relève 26,7 % d'états anxieux et/ou dépressifs, ce qui a entraîné une hausse des prescriptions d'anxiolytiques, dont les Français sont déjà de gros consommateurs. Des enquêtes ou études similaires ont-elles été conduites dans d'autres pays ? Comme vous, je dénonce la misère qui frappe la psychiatrie en France.
Mme Frédérique Puissat . - Une analyse du rôle anxiogène des médias durant cette période a-t-elle été réalisée ?
Mme Laurence Cohen . - Le rapport est principalement centré sur la notion de prévention et de prise en charge des troubles.
Pendant cette épidémie de covid-19, qui perdure, nous avons constaté un accroissement de la contention et de l'enfermement des patients, pas toujours à bon escient. Ces pratiques professionnelles risquent de perdurer au-delà de la crise sanitaire en raison non seulement du manque de personnel, mais aussi de son manque de formation. Nous avions auditionné le docteur Mathieu Bellahsen, alors chef de service à l'hôpital Roger-Prévot-de-Moisselles, qui avait dénoncé des enfermements abusifs, corroborés par le Contrôleur général des lieux de privation de liberté. Beaucoup d'hôpitaux privilégient aujourd'hui des protocoles ; et si ça ne rentre pas dans les protocoles, ça ne marche pas. Quelle est votre analyse de cette situation ?
Vous avez évoqué les parcours de proximité. Que pensez-vous des centres médico-psychologiques (CMP) et des centres médico-psycho-pédagogiques (CMPP) ? Pour y obtenir un rendez-vous, il faut attendre un an. Les chiffres de la montée en puissance des pensées suicidaires chez les enfants et adolescents sont pourtant éloquents. Les plateformes d'écoute, comme vous l'avez souligné, ne peuvent suffire pour répondre à ces problèmes. Les professionnels, qui nous alertent, disent tous qu'ils ne sont pas en nombre suffisant.
Les psychologues souhaitent une meilleure organisation de leur profession, mais ils ne réclament pas forcément la création d'un ordre : ils veulent surtout la reconnaissance de leurs études et de leur qualification. Ils refusent également de rentrer dans des cases, car les thérapies sont multiples et nombreuses en fonction de chaque patient.
Sachez enfin que des assises de la santé mentale alternatives se tiendront en mars prochain, pour répondre à celles que le ministre a organisées et qui ont été très mal vécues par un certain nombre de professionnels.
Mme Corinne Imbert . - Avez-vous des éléments à nous communiquer sur la santé mentale des personnes âgées isolées, vivant à domicile ? Le confinement a été un accélérateur de perte d'autonomie pour celles qui avaient l'habitude de faire leurs courses, de conduire...
Mme Michelle Meunier . - Votre rapport met une nouvelle fois le doigt là où ça fait mal : manque de moyens, pénurie, faiblesse de la recherche...
Vous avez évoqué le rapport sur les risques psychosociaux post-covid que Pierre Ouzoulias et moi-même avons rédigé dans le cadre des travaux de l'Opecst. J'ai été surprise de la baisse du nombre des suicides, qui ne concerne pas que la France, alors que l'on a constaté une hausse de l'anxiété et de la consommation d'anxiolytiques. Ce constat diffus, sur lequel nous manquons encore de recul, mériterait d'être analysé.
J'appelle à consacrer davantage de moyens à la recherche, notamment sur le « covid long ». J'ai appris, lors de notre dernière audition, que dix études étaient d'ores et déjà financées. Soyons attentifs aux travaux qui seront menés.
M. Daniel Chasseing . - Vous constatez un doublement du nombre de personnes dépressives et soulignez combien il est nécessaire d'augmenter les crédits consacrés à la santé mentale et de répondre aux carences qui perdurent en psychiatrie et en pédopsychiatrie. Des postes de pédopsychiatres existent, mais il n'y a pas suffisamment de pédopsychiatres.
Cela étant dit, le taux constaté de 40 % de troubles mentaux chez les médecins généralistes me semble quelque peu élevé...
Mme Catherine Deroche , présidente . - Ce chiffre concerne seulement la file active, mon cher collègue.
Mme Victoire Jasmin , rapporteure. - Madame Lassarade, nous avons visité le CPOA du GHU, qui reçoit en urgence tous les patients qui se présentent. Nous avons pu observer que les services s'étaient très vite réorganisés afin de garantir le respect des gestes barrières.
Quant aux patients - je réponds à Mme Cohen, qui a parlé de contention -, certains d'entre eux ont été isolés parce que leur état rendait délicat le respect des gestes barrières, l'enjeu étant d'éviter la propagation du virus à partir de patients positifs.
Concernant les étudiants, au moment même où nous travaillions, la mission d'information sur les conditions de la vie étudiante rendait ses conclusions. Nous avons constaté que beaucoup de jeunes se trouvaient en effet dans des situations difficiles. Un accompagnement psychologique a été proposé par le Gouvernement - je pense au « chèque psy ». Certes insuffisant - les psychologues nous l'ont dit -, ce dispositif constitue néanmoins une première ébauche de prise en charge des jeunes.
Madame Deseyne, la tendance sur les phénomènes anxieux et dépressifs est aussi constatée d'autres pays. À titre d'exemple, le Japon a interpellé très tôt sur les risques en termes de santé mentale lors de la première vague. Cependant, concernant la consommation de médicaments je n'ai pas de comparaisons sur ce sujet, l'évolution doit vraisemblablement être comparable.
Nous insistons par ailleurs, dans notre rapport, sur la nécessité de démarches transversales, de protocoles communs, au niveau européen.
Madame Imbert, on constate effectivement, chez les personnes âgées et isolées, à leur domicile notamment, beaucoup de syndromes liés à la solitude, et à l'isolement. Concernant la consommation de médicaments, la hausse est aussi constatée mais moindre que dans le reste de la population cette tranche d'âge par ailleurs une consommation en temps normal.
M. Jean Sol , rapporteur. - Sur le rôle des médias, qu'a évoqué Frédérique Puissat, nous n'avons pas réalisé d'étude particulière, mais nous sommes bien d'accord : les médias ont contribué à l'entretien d'un climat anxiogène délétère. Santé publique France a d'ailleurs émis des recommandations à cet égard, invitant les Français à ne pas regarder excessivement l'information en continu durant le confinement.
La question de la prise en charge des patients de la contention et de l'enfermement, soulevée par Mme Cohen, est un sujet de préoccupation en effet, qui n'est pas nécessairement limité à la période covid..
Quant aux plateformes d'écoute, il s'agit d'un outil nouveau, qui complète ce qui existait déjà, mais n'a pas vocation à remplacer une véritable prise en charge.
Les assises de la santé mentale et de la psychiatrie ont abouti à un renforcement des CMP. Certains délais d'attente, néanmoins, continuent de dépasser les six mois - je pense aux enfants et aux adolescents notamment. Le plan d'urgence prévoit, en la matière, une dotation de 1,9 milliard d'euros sur cinq ans. Cette question fait l'objet de propositions récurrentes - je vous renvoie par exemple au rapport d'information du Sénat sur la situation de la psychiatrie des mineurs en France.
Michelle Meunier a évoqué l'évolution du nombre de suicides. Je confirme qu'il a baissé pendant le confinement, mais tel n'est pas forcément le cas sur le temps long. À tirer des conclusions trop hâtives, nous risquons d'avoir de mauvaises surprises... Le nombre de tentatives a certes baissé, mais pas celui des tentatives très sévères. L'augmentation est même sensible et préoccupante chez les moins de 15 ans, ce phénomène n'étant toujours pas enrayé à ce jour.
Daniel Chasseing a raison de dire que, en matière de pédopsychiatrie, c'est moins le nombre de postes ouverts qui pose problème que la difficulté à les pourvoir. Ce défaut d'attractivité est connu de longue date, d'autant que la pédopsychiatrie est surtout assumée par le secteur public.
Mme Victoire Jasmin , rapporteure. - Concernant les plateformes d'écoute, leur portée est certes limitée, mais bien réelle dans la prévention des suicides : les personnes signalées et identifiées ont systématiquement été rappelées et un contact de confiance a pu s'installer. Ce dispositif n'est pas toujours d'une grande fiabilité - toutes les plateformes n'ont pas été évaluées -, mais il a eu du bon, manifestement.
M. Jean Sol , rapporteur. - Celles que nous avons pu observer fonctionnaient relativement bien : écoute, accueil, conseil, information, accompagnement. Pour ce qui est de l'évaluation, il est effectivement un peu prématuré d'en parler aujourd'hui.
Mme Catherine Deroche , présidente . - Merci pour ce rapport sur un sujet difficile ; il témoigne à nouveau de la faiblesse de notre système de santé mentale.
La commission donne acte aux rapporteurs de leur communication et en autorise la publication sous la forme d'un rapport d'information.
LISTE DES PERSONNES ENTENDUES
• Santé publique France
Geneviève Chêne, directrice générale
Alima Marie-Malikite , directrice de cabinet
Anne Gallay , directrice de la direction des maladies non transmissibles et traumatismes
Pierre Arwidson , directeur adjoint de la direction de la prévention et promotion de la santé
Enguerrand Rolland du Roscoat , responsable de l'unité santé mentale - direction de la prévention et promotion de la santé
Yohann Charlotte , stagiaire à la direction générale
• Auteurs du rapport de l'étude COVER, sur la situation des étudiants à Rennes
Pascal Crépey , PhD, enseignant-chercheur
Jonathan Roux , ingénieur de recherche
Judith Mueller , PhD, enseignant-chercheur
Viviane Kovess , médecin psychiatre, chercheuse en épidémiologie psychiatrique et ancienne professeur à l'EHESP en tant que soutien thématique aux auteurs du rapport
• Marie-Rose Moro, pédopsychiatre, responsable de la Maison de Solenn
• Serge Hefez , psychiatre et psychanalyste, responsable de l'unité de thérapie familiale dans le service de psychiatrie de l'enfant et de l'adolescent à l'hôpital de la Pitié-Salpêtrière
• Syndicat national des psychologues (SNP)
Patrick Ange Raoult , secrétaire général du SNP, psychologue clinicien
Mehdi Contrel , membre du Bureau
• Fédération française des psychologues et de psychologie (FFPP)
Benoît Schneider , coprésident
Michel Eynaud, Chef du service de Psychiatrie établissement public de santé mentale de la Guadeloupe
Christian Jean Pierre Colombo, psychologue clinicien
• Dr Florelle Bradamantis , directrice générale adjointe de l'agence de santé (ARS) de Guadeloupe, Saint-Martin et Saint-Barthélemy
• Maria Melchior , épidémiologiste et directrice de recherche à l'Inserm spécialiste de la santé mentale
• Florence Sordes, maîtresse de conférences en psychologie de la santé à l'université de Toulouse
• Coralie Gandré et Magali Coldefy , chargées de recherche à l'institut de recherche et documentation en économie de la Santé (Irdes)
• Marion Leboyer , directrice médicale du département médico-universitaire de psychiatrie et addictologie de l'université Paris-Est-Créteil
• Antoine Pelissolo , psychiatre, professeur des universités - praticien hospitalier université Paris-Est Créteil
• Franck Bellivier , délégué ministériel à la santé mentale et à la psychiatrie
• Patrick Risselin , secrétaire général de la délégation ministérielle à la santé mentale et à la psychiatrie
• Dr Matthieu Bellahsen, psychiatre à l'établissement public de santé Roger Prévot de Moisselles, signataire du printemps de la psychiatrie
• Printemps de la psychiatrie
Dr Delphine Glachant , présidente de l'union syndicale de la psychiatrie
• LISTE DES DÉPLACEMENTS
___________
Déplacement au Groupe hospitalier universitaire
(GHU) Paris
psychiatrie et neurosciences
(mercredi 22 septembre 2021)
Présentation du dispositif Psy Île-de-France
Lazare Reyes , adjoint au Directeur
Dr Raphaël Gourevitch , chef de Pôle du CPOA et responsable de Psy Île-de-France ainsi que des professionnels médicaux et soignants du CPOA et de Psy Île-de-France.
Échanges sur les incidences de la pandémie sur la santé mentale ainsi que sur l'organisation mise en place par le GHU Paris pendant la crise et visite du Centre Psychiatrique d'Orientation et d'Accueil (CPAO)
Dr Jean Chambry , chef de Pôle du secteur de psychiatrie infanto-juvénile du 17 ème arrondissement
Pr Philip Gorwood , chef de Pôle de la Clinique des Maladies Mentales et de l'Encéphale (site Sainte-Anne)
Dr Raphaël Gourevitch , chef de Pôle du CPOA (site Sainte-Anne),
Dr Annie Msellati
, Présidente de
la CME du site Maison Blanche (Nord de Paris) et cheffe de Pôle du
secteur 75G23 (18
ème
arrondissement
- site
Bichat)
Nadine Phan , coordonnatrice générale des soins
Lazare Reyes , adjoint au Directeur
Une cadre de santé du Pôle 75G23 (18 ème arrondissement)
* 1 En regroupant les « maladies psychiatriques » et l'ensemble des « traitements chroniques par psychotropes ». Rapport sur les charges et produits de l'assurance maladie, juillet 2021.
*
2
Défenseur des droits,
Santé
mentale des enfants : le droit au bien-être
,
rapport 2021.
D'après Études et résultats
n° 1185 de la DREES, « Confinement du printemps 2020 :
une hausse des syndromes dépressifs, surtout chez les 15-24
ans », 12 mars 2021.
* 3 Cf . notamment le rapport d'information de la mission présidée par M. Alain Milon sur la situation de la psychiatrie des mineurs en France, dont le rapporteur était M. Michel Amiel, n° 494 (2016-2017).
* 4 Direction de la recherche, des études, de l'évaluation et des statistiques, numéro 1185, mars 2021.
* 5 Présentation sur le site de la Fondation FondaMental « Les hospitalisations pour tentative de suicide pendant le premier confinement en France », avril 2021.
* 6 Déplacement au GHU Paris-Neurosciences.
* 7 Epi-phare, Usage des médicaments de ville en France durant l'épidémie de la covid-19 - point de situation jusqu'au 25 avril 2021. Étude pharmaco-épidémiologique à partir des données de remboursement du SNDS, 27 mai 2021, rapport 6.
* 8 Période du 16 mars 2020 au 25 avril 2021 et portant sur 4 milliards de lignes de prescriptions remboursées par l'assurance maladie à 51,6 millions d'assurés du régime général.
* 9 Audition et réponses au questionnaire.
* 10 Audition.
* 11 Défenseure des droits, Rapport annuel 2021 - Santé mentale des enfants : le droit au bien-être.
* 12 Santé publique France, BEH covid-19 n°6 - 13 avril 2021 : Vécu et gestion de la crise sanitaire liée à la covid-19 : le point de vue du personnel hospitalier de nuit de l'Assistance Publique - Hôpitaux de Paris durant la première vague épidémique (enquête AP-HP ALADDIN, 15 juin-15 septembre 2020).
* 13 Étude Pignon et al , 2021.
* 14 Sur ce point, le Pr Gourevitch a fait référence aux travaux du Pr Pfefferbaum dans une étude de 2020.
* 15 Situation de la psychiatrie des mineurs en France , rapport d'information de Michel Amiel, au nom de la mission d'information sur la situation de la psychiatrie des mineurs en France, Sénat, n° 494 (2016-2017), 4 avril 2017.
* 16 Citons parmi les principaux et plus récents : Améliorer le parcours de soins en psychiatrie , Conseil économique, social et environnemental, mars 2021, Les parcours dans l'organisation des soins de psychiatrie , Cour des comptes, février 2021, Santé mentale : faire face à la crise , Institut Montaigne, décembre 2020, « Mission flash » sur le financement de la psychiatrie , Assemblée nationale, février 2019, Rapport d'information sur l'organisation territoriale de la santé mentale, Caroline Fiat et Martine Wonner, Assemblée nationale, septembre 2019, Évaluation de l'organisation et du fonctionnement du dispositif de soins psychiatriques , IGAS, 2017, Rapport relatif à la santé mentale, Michel Laforcade, octobre 2016. Parmi les travaux du Sénat, outre ceux de la mission d'information sur la situation de la psychiatrie des mineurs, d'autres travaux avaient été conduits par Alain Milon, au nom de la commission des affaires sociales en 2012 sur la prise en charge psychiatrique des personnes atteintes de troubles mentaux, ou en 2009, au nom de l'Office parlementaire d'évaluation des politiques de santé, sur la prise en charge psychiatrique en France.
* 17 Rapport au ministre chargé de la Sécurité sociale et au Parlement sur l'évolution des charges et des produits de l'Assurance Maladie au titre de 2022, juillet 2021.
* 18 Contribution écrite adressée aux rapporteurs.
* 19 D'après son rapport d'activité 2019, Psycom a reçu par ailleurs des financements de trois agences régionale de santé (les ARS d'Île-de-France, d'Auvergne-Rhône-Alpes et de Nouvelle-Aquitaine) ainsi que de la Fondation de France.
* 20 Le dispositif VigilanS, créé en 2015, est déployé en janvier 2021 dans 11 régions métropolitaines et deux régions d'outre-mer. Le numéro de téléphone remis aux personnes à leur sortie d'hospitalisation après une tentative de suicide leur permet de contacter des soignants formés en cas de mal-être ou de problème. Si la personne a déjà fait plus d'une tentative de suicide, elle est contactée par téléphone entre dix et vingt jour après sa sortie de l'hôpital. Toutes les personnes sont recontactées six mois après leur sortie pour une évaluation téléphonique détaillée de leur état de santé mentale.
* 21 Contribution écrite adressée aux rapporteurs.
* 22 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé, article 69, complétée par le décret n° 2017-1200 du 27 juillet 2017 relatif au projet territorial de santé mentale et l'instruction n° DGOS/R4/DGCS/3B/DGS/P4/2018/137 du 5 juin 2018.
* 23 Décret n° 2019-836 du 12 août 2019 relatif au diplôme d'État d'infirmier en pratique avancée mention psychiatrie et santé mentale.
* 24 Contribution du Syndicat national des psychologues adressée aux rapporteurs.
* 25 D'après l'IGAS (rapport d'octobre 2019 sur la « Prise en charge cordonnée des troubles psychiques »), à l'Université du Québec à Montréal (Canada), la structure de la formation des psychologues (pour l'obtention du titre de docteur en psychologie) intègre des éléments scientifiques (statistiques, mathématiques...), et l'apprentissage de la pratique (internat clinique dédié d'une durée de 1 600 heures, formations obligatoires aux différentes approches thérapeutiques, travail en supervision médicale) ; les psychologues font partie intégrante du système de santé canadien.
* 26 Cf . rapport « charges et produits » pour 2022, juillet 2021.
* 27 Cet article résulte de l'adoption de quatre amendements identiques, déposés par le Gouvernement, Mme Agnès Firmin Le Bodo (Agir ensemble), MM. Philippe Vigier (Modem) et Éric Pouillat (La République en marche).
* 28 Prise en charge coordonnée des troubles psychiques : état des lieux et conditions d'évolution , rapport de l'inspection générale des affaires sociales n° 2019-002R, octobre 2019.