III. LES MESURES DE DÉPENSES DES DIFFÉRENTES BRANCHES
A. LA BRANCHE MALADIE
1. Les objectifs de dépenses pour 2007
a) Les objectifs de dépenses de la branche maladie, maternité, invalidité et décès
Le graphique ci-dessous présente l'évolution de l'objectif de dépenses de la branche maladie entre 2005 et 2007, pour l'ensemble des régimes obligatoires de base d'une part, pour le seul régime général d'autre part. Il montre que les réalisations de dépenses se sont révélées supérieures aux objectifs fixés ainsi que la croissance continue des dépenses de la branche maladie sur cette période.
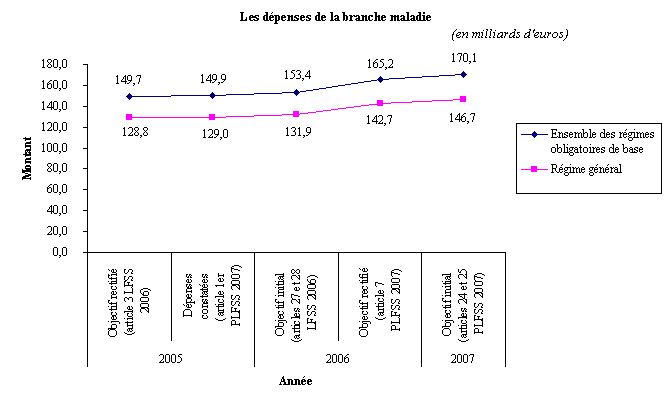 Source : commission
des finances du Sénat
Source : commission
des finances du Sénat
S'agissant des objectifs de dépenses fixés par le présent projet de loi de financement de la sécurité sociale :
- l'article 24 fixe l'objectif de la branche maladie pour 2007 à 170,1 milliards d'euros pour l'ensemble des régimes obligatoires de base, soit une progression de + 13,5 % par rapport aux dépenses constatées en 2005 et de + 3 % par rapport à l'objectif rectifié pour 2006 ;
- l'article 25 fixe l'objectif de la branche maladie pour 2007 à 146,7 milliards d'euros pour le seul régime général , soit une progression de + 13,4 % par rapport aux dépenses constatées en 2005 et de + 3 % par rapport à l'objectif rectifié pour 2006.
Ces objectifs sont repris par l'article 52 du présent projet de loi de financement. I l faut préciser que ces objectifs ont été révisés par l'Assemblée nationale afin de tenir compte du relèvement de l'ONDAM soins de ville consenti par le gouvernement et dont la progression a été fixée à + 1,1 % par rapport à 2006, contre + 0,8 % dans le texte initialement proposé par le gouvernement .
b) L'objectif national de dépenses d'assurance maladie (ONDAM)
Le graphique suivant montre la progression de l'objectif national de dépenses d'assurance maladie (ONDAM) entre les dépenses constatées pour 2005 et les dépenses prévues pour 2007 par le présent projet de loi de financement.
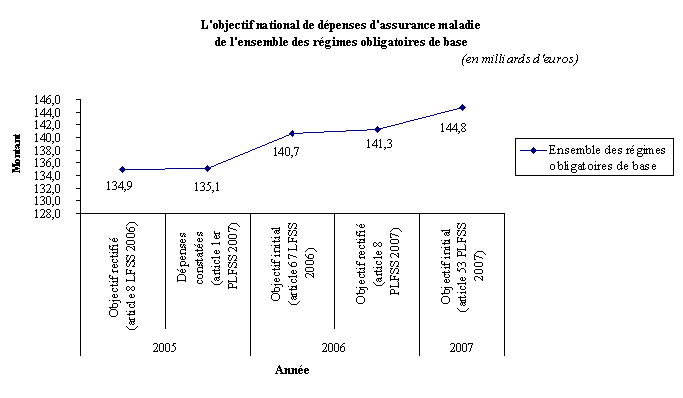 Source : commission
des finances du Sénat
Source : commission
des finances du Sénat
Ainsi que le souligne la commission des comptes de la sécurité sociale dans son rapport de septembre 2006, en 2005, les dépenses d'assurance maladie du champ de l'ONDAM se sont élevées à 135,1 milliards d'euros, soit une progression de 4 % par rapport à 2004 . Ce montant est très proche de l'objectif qui avait été voté dans le cadre de la loi de financement pour 2004, à 180 millions d'euros près.
L'objectif fixé pour 2006, soit 140,7 milliards d'euros, serait dépassé d'environ 600 millions d'euros. La croissance des dépenses maladie n'en marquerait pas moins un ralentissement sensible : elle est estimée à 2,7 %. Ce résultat prolonge la tendance à la décélération obtenue par rapport aux augmentations très fortes de la période 2000-2003.
La consommation de soins de ville tous régimes progresserait de 1,5 % en 2006 (1,7 % pour le régime général), ce qui représente un ralentissement très net par rapport aux années précédentes . L'inflexion porte principalement sur deux postes : les indemnités journalières, dont la réduction amorcée en 2004 et 2005 s'accentue en 2006 et la consommation de médicaments, qui pourrait être en légère baisse en 2006. En revanche, les honoraires des professionnels libéraux connaîtraient cette année une progression plus forte qu'en 2005 (4,4 % contre 2,5 % pour les soins remboursés par le régime général).
Malgré cette décélération, le sous-objectif « soins de ville » qui figurait dans la loi de financement pour 2006 serait dépassé de 650 millions d'euros , les économies sur les médicaments, estimées aujourd'hui à 1,4 milliard d'euros, restant inférieures à ce qui était visé au moment de la fixation de l'ONDAM.
Les établissements de santé présentent quant à eux un risque de dépassement qui pouvait être estimé autour de 300 millions d'euros au cours de l'été mais a été ramené à une centaine de millions d'euros après les mesures correctrices annoncées par le ministre de la santé et des solidarités au début du mois de septembre. Compte tenu de ces mesures, les versements de l'assurance maladie aux établissements de santé augmenteraient de 3,4 % en 2006 .
Enfin, il faut souligner que la commission des comptes de la sécurité sociale avait intégré, dans ses prévisions pour 2007, un ONDAM fixé à 144,6 milliards d'euros par le projet de loi de financement de la sécurité sociale, correspondant à une progression de 2,5 % des dépenses à champ comparable à celui de l'ONDAM pour 2006.
Toutefois, lors de son examen à l'Assemblée nationale, sur proposition de la commission des affaires culturelles, familiales et sociales, l'article 53 du présent projet de loi de financement fixant l'ONDAM de l'ensemble des régimes obligatoires de base pour 2007 a été modifié afin d'intégrer une augmentation des dépenses de soins de ville de 200 millions d'euros , soit une progression de l'ONDAM « soins de ville » de + 1,1 % par rapport aux réalisations de 2006, au lieu de + 0,8 % prévu initialement.
Dès lors, pour l'année 2007, l'ONDAM de l'ensemble des régimes obligatoires de base de sécurité sociale et ses sous-objectifs sont fixés comme suit.
Fixation de l'ONDAM et de ses sous-objectifs en 2006 et 2007
(en milliards d'euros)
|
Objectifs de dépenses fixés pour 2006 (article 67 LFSS 2006) (1) |
Objectifs de dépenses rectifiés pour 2006 (article 8 PLFSS 2007) (2) |
Objectifs de dépenses fixés pour 2007 (article 53 PLFSS 2007) (3) |
Evolution (3) / (1) % |
Evolution (3) / (2) % |
|
|
Dépenses de soins de ville |
65,3 |
66 |
66,7 a |
+ 2,1 |
+ 1,06 |
|
Dépenses relatives aux établissements de santé tarifés à l'activité |
45,8 |
46 |
47,5 |
+ 3,7 |
+ 3,26 |
|
Autres dépenses relatives aux établissements de santé |
17,9 |
17,7 |
18,3 |
+ 2,2 |
+ 3,4 |
|
Contribution de l'assurance maladie aux dépenses en établissements et services pour personnes âgées |
4,3 |
4,4 |
4,7 |
+ 9,3 |
+ 6,8 |
|
Contribution de l'assurance maladie aux dépenses en établissements et service pour personnes handicapées |
6,6 |
6,6 |
7 |
+ 6 |
+ 6 |
|
Dépenses relatives aux autres modes de prise en charge |
0,7 |
0,6 |
0,7 |
- |
+ 16,7 |
|
Total |
140,7 b |
141,3 |
144,8 |
+ 2,9 |
+ 2,47 |
a Ce sous-objectif était fixé à 66,5 milliards d'euros pour 2007 dans le projet de loi de financement initialement présenté par le gouvernement.
b En raison des arrondis approximatifs pratiqués par la loi de financement de la sécurité sociale qui fixe le montant des objectifs de dépenses d'assurance maladie en milliards d'euros, et non pas en millions d'euros, le total de l'ONDAM pour 2006 (140,7 milliards d'euros) fixé par l'article 67 de la LFSS 2006 ne correspond pas à la somme des sous-objectifs en milliards d'euros (140,6 milliards d'euros).
Source : article 53 du projet de loi de financement de la sécurité sociale, après examen à l'Assemblée nationale
Votre rapporteur pour avis prend acte du compromis qui a pu être trouvé à l'Assemblée nationale permettant une augmentation plus réaliste du sous-objectif relatif aux dépenses de soins de ville . Il vous proposera toutefois une solution alternative à ce compromis permettant de conserver l'objectif de réévaluation des dépenses de soins de ville tout en supprimant les dispositions votées par l'Assemblée nationale modifiant l'article 16 du présent projet de loi de financement.
L'écart de 700 millions d'euros entre l'objectif rectifié pour 2006, figurant à l'article 8 du présent projet de loi de financement, et l'objectif fixé pour 2006 par la loi de financement de la sécurité sociale pour 2006 10 ( * ) , laissait augurer d'un difficile respect de l'objectif fixé pour 2007, en augmentation de seulement 500 millions d'euros par rapport aux réalisations prévues pour 2006.
Lors de l'examen de ces dispositions à l'Assemblée nationale, M. Xavier Bertrand, ministre de la santé et des solidarités a indiqué que « politiquement, il est essentiel de comprendre que le relèvement de l'ONDAM pour les soins de ville doit bénéficier en priorité aux assurés sociaux, et ensuite aux professionnels de santé. Cette disposition n'aggrave pas le déficit : nous continuons donc notre effort ».
A cet égard, l'annexe 9 du présent projet de loi de financement précise quelles sont les mesures qui doivent permettre de contenir la progression des dépenses d'assurance maladie pour 2007, entraînant des économies de 2,8 milliards d'euros pour l'ensemble des régimes de base et de près de 2,4 milliards d'euros pour le régime général.
Impact des mesures nouvelles 2007 sur les comptes 2007 du régime général de l'assurance maladie
(en millions d'euros)
|
Mesures d'économie nettes sur les dépenses d'assurance maladie (intégrées à l'ONDAM 2007) |
2.376 |
|
Mesures d'économie nettes sur les soins de ville |
1.992 |
|
Produits de santé hors maîtrise médicalisée |
1.177 |
|
Hors produits de santé hors maîtrise médicalisée |
50 |
|
Prescriptions hospitalières en ville |
84 |
|
Maîtrise médicalisée |
596 |
|
Lutte contre la fraude à la condition de résidence |
84 |
|
Mesures d'économie nettes sur les établissements de santé |
384 |
|
Revalorisation du forfait journalier |
84 |
|
Mise en oeuvre du ticket modérateur à 18 euros |
67 |
|
Economie du plan assurance maladie |
233 |
Source : annexe 9 au projet de loi de financement de la sécurité sociale pour 2007.
2. Les mesures relatives aux établissements de santé
a) La situation budgétaire des établissements de santé
(1) Les dépassements antérieurs de l'ONDAM hospitalier
Dans son rapport d'analyse et d'orientation de la politique de financement des établissements de santé de juin 2006, le conseil de l'hospitalisation analyse la réalisation des objectifs de dépenses d'assurance maladie en matière d'hospitalisation et des dotations nationales ou régionales.
(a) En 2005
S'agissant du dépassement de l'ONDAM hospitalier en 2005 , le conseil de l'hospitalisation note que l'évolution de l'activité 2005 constatée en mars 2006 conduit, pour les établissements antérieurement sous dotation globale , à un dépassement de 290 millions d'euros auquel s'ajoutent 45 millions d'euros au titre de la régularisation de l'activité 2004, soit un dépassement total de 335 millions d'euros .
Compte tenu du rebasage de 188 millions d'euros consenti pour ces établissements, le dépassement total pour les établissements s'établit à 102 millions d'euros auquel s'ajoutent les 45 millions d'euros au titre de la régularisation de l'activité 2004.
La part activité des établissements antérieurement sous dotation globale s'établit pour l'année 2005 à 8.811 milliards d'euros, contre un objectif de 8.521 milliards d'euros, soit un dépassement de 290 millions d'euros.
S'agissant des cliniques privées , le dépassement par rapport à l'objectif initial serait de 340 millions d'euros en ce qui concerne les établissements anciennement sous objectif quantifié national (OQN) pour le champ des dépenses MCO et de 123 millions d'euros pour le secteur sous OQN s'agissant du champ des dépenses de psychiatrie et soins de suite.
Le conseil de l'hospitalisation rappelle également que, pour contenir l'évolution de l'ONDAM hospitalier en 2005, il a été décidé, en loi de financement de la sécurité sociale pour 2006, de fixer le montant du rebasage à 625 millions d'euros :
- 450 millions d'euros au titre du dépassement lié à l'activité 2005 ;
- 175 millions d'euros pour le dépassement autorisé globalement sur les dotations DAC, DAF et MIGAC.
Dès lors, le taux de progression réel de l'ONDAM 2005 par rapport à l'ONDAM 2004 initial a été supérieur à 4,6 % .
Toutefois, comme ce rebasage n'apparaissait pas suffisant, compte tenu de la croissance des volumes d'activité connue en fin d'année, notamment dans les cliniques privées, un dépassement complémentaire à financer sur l'ONDAM 2006 a été évalué à 250 millions d'euros .
Enfin, le rapport précité du conseil de l'hospitalisation indique que le dépassement de 2005 trouve son origine dans plusieurs facteurs :
•
l'octroi, en cours de campagne, de
mesures non budgétées en début de campagne
telles
que :
- la revalorisation au printemps 2006 du point fonction publique au-delà des positions initiales (110 millions d'euros) ;
- les décisions prises pour faire face à des situations de tension, notamment 100 millions d'euros pour les établissements PSPH au titre de la sortie des « aides Aubry » ;
•
l'augmentation de
l'activité
se cumulant avec trois facteurs:
- la minoration du volume d'activité prévisionnel sur la base duquel ont été fixés les tarifs (1 % contre 2 % proposés par le Conseil de l'hospitalisation et 3,7 % réalisés) ;
- la décision de ne pas procéder en cours d'année à une régulation prix/volume ;
- l'absence de contrôle sur la mise en place de la tarification à l'activité, dans l'attente de la mise en oeuvre du dispositif réglementaire de contrôle et de sanction des manquements aux règles de facturation applicables dans les établissements ;
•
la délégation d'une
somme de 190 millions d'euros en début de campagne
afin
d'éviter une trop forte augmentation des tarifs des prestations.
(b) En 2006
La loi de financement de la sécurité sociale pour 2006 a fixé :
- à 45,8 milliards d'euros le montant du sous-objectif « dépenses des établissements de santé tarifés à l'activité »;
- à 17,9 milliards d'euros le montant du sous-objectif « autres dépenses relatives aux établissements de santé ».
Le montant de l'ONDAM voté par le Parlement correspond à une progression des dépenses d'assurance maladie de 2,5 %. Le taux d'évolution pour l'ensemble des établissements sanitaires a été fixé à 3,44 %. Toutefois, la constitution d'une provision de 250 millions d'euros pour financer le dépassement de l'ONDAM 2005, ramène le taux effectif de progression de l'ONDAM hospitalier à 3,01 % .
Ainsi que le souligne le conseil de l'hospitalisation dans son rapport précité, des mesures de précaution ont été adoptées afin d'éviter un nouveau dépassement en 2006 :
L'augmentation du volume d'activité a été évaluée à + 2,6 %. En 2005, la prévision d'augmentation avait été de + 1 % et l'exécution supérieure à + 3 %.
Ont été également retenues :
- la constitution d'une enveloppe d'aide à la contractualisation (MIGAC) de près de 174 millions d'euros, ou marge de manoeuvre régionale, destinée en priorité à permettre aux ARH de soutenir les établissements dans leurs efforts d'adaptation aux réformes et de retour à l'équilibre ;
- la constitution d'une enveloppe spécifique pour les ARH des départements d'outre-mer (25 millions d'euros).
- la suspension, en 2006, de l'effort de convergence tarifaire intersectorielle dans l'attente de résultats significatifs des études engagées sur cette question.
Outre ces éléments, deux paramètres ont conduit à décider une baisse moyenne des tarifs de 1 % pour les deux secteurs, public et privé :
- la constitution d'une provision de 250 millions d'euros pour couvrir en 2006 le dépassement 2005 non couvert par le rebasage de 625 millions d'euros de l'objectif initial 2005, dépassement exclusivement imputable à la part tarifée à l'activité ;
- la progression de l'activité apparente consécutive à la mise en oeuvre de la tarification à l'activité durant les premières années de mise en oeuvre de celle-ci (exhaustivité et optimalisation du codage).
La fraction de tarif a été fixée à 35 % , sauf en ce qui concerne les prestations réalisées dans le cadre de l'hospitalisation à domicile qui sont facturées intégralement sur la base des tarifs nationaux.
Enfin, des mesures de gel d'un montant total de 200 millions d'euros ont été retenues . Elles portent exclusivement sur les ressources allouées par dotations et non sur les mesures nouvelles financées par les tarifs, ceux-ci supportant déjà une baisse. Ces mesures de gel sont réparties comme suit :
- 167 millions d'euros sur l'ensemble des mesures de personnel ;
- 33 millions d'euros au titre de la provision pour divers aléas constituée sur les trois dotations.
Elles correspondent à des mesures dont la réalisation est susceptible d'être reportée.
(2) Les charges et la situation financière des établissements de santé
(a) Les charges de personnels
D'après les données fournies par le conseil de l'hospitalisation dans son rapport précité, les charges de personnel représentaient environ 66 % des dépenses des hôpitaux en 2004 .
Selon les données statistiques sur le personnel non médical des établissements publics de santé, la progression des effectifs (hors ARTT) a été de 1,1 % par an en moyenne entre décembre 1998 et décembre 2004 avec une progression plus forte des personnels éducatifs et sociaux.
Les données statistiques sur le personnel médical des établissements disponibles montrent une progression constante (+ 29 %) des effectifs des praticiens hospitaliers à temps plein entre 2001 et 2005 et une faible réduction (- 3,6 %) des effectifs à temps partiel.
En 2006, la progression des dépenses de personnel a été évaluée à un peu plus de 2,5% , compte tenu des mesures salariales et statutaires prévues ou prévisibles.
(b) Une situation financière dégradée : un tiers des EPRD votés en déficit en 2006
D'après les informations fournies à votre rapporteur pour avis par les services de la direction de l'hospitalisation et de l'organisation des soins (DHOS) du ministère de la santé et des solidarités, en 2006, plus d'un tiers des établissements de santé public (34 %) a adopté un état prévisionnel des recettes et dépenses (EPRD) en déficit .
Il faut préciser que la faculté de présenter un compte de résultat prévisionnel de l'activité principal non équilibré est offerte, pour la première fois en 2006, aux établissements de santé publics jusque là soumis au régime de budget limitatif.
Les services de la DHOS ont tenu à souligner à votre rapporteur pour avis que trois raisons peuvent expliquer cette proportion importante d'EPRD votés en déséquilibre :
- pour la première année, les établissements qui étaient en situation de reports de charge ont été conduits à inscrire celles-ci dans leur EPRD ce qu'ils ne pouvaient faire auparavant provoquant ainsi un déficit prévisionnel ;
- un effet d'affichage a pu être recherché par certains conseils d'administration souhaitant protester contre le niveau des dotations allouées initialement, jugé insuffisant ;
- certaines agences régionales de l'hospitalisation
(ARH) ont pu accepter des EPRD primitifs en déficit, considérant
que les dotations complémentaires allouées en cours
d'année permettraient de rétablir l'équilibre.
En outre, d'après les informations fournies à votre rapporteur pour avis, les établissements publics de santé ne seraient pas globalement en situation de surendettement et présenteraient, dans l'ensemble en 2005, un ratio d'indépendance financière de l'ordre de 35 % . Ainsi, au 31 décembre 2005, globalement, les établissements publics de santé disposeraient de réserves financières d'un montant de 3 milliards d'euros , somme qui correspond à l'équivalent d'environ 20 jours d'exploitation.
(3) Le niveau élevé de l'ONDAM hospitalier fixé pour 2007 par le présent projet de loi de financement
L'article 53 du présent projet de loi de financement fixe, pour 2007, le montant de l'objectif de dépenses d'assurance maladie en matière d'hospitalisation à 65,8 milliards d'euros , dont 47,5 milliards d'euros au titre des dépenses relatives aux établissements de santé tarifés à l'activité (T2A) et 18,3 milliards d'euros au titre des autres dépenses relatives aux établissements de santé .
Cet objectif est en progression de + 3,3 % par rapport aux objectifs rectifiés pour 2006 établis par le présent projet de loi de financement.
D'après les informations recueillies par votre rapporteur pour avis auprès des services de la DHOS, il faut toutefois préciser que, d'une part, le taux global d'augmentation des charges hospitalières se situerait, en 2007, à + 4,21 % par rapport à 2006, d'autre part, l'augmentation de la masse salariale capterait près de la moitié (+ 1,4 %) du taux de progression de 3,3 % de l'ONDAM hospitalier pour 2007 .
b) L'application de la tarification à l'activité (T2A) et ses corollaires
(1) Dispositions relatives à la mise en oeuvre de la T2A (article 39)
L'article 39 du présent projet de loi de financement contient diverses dispositions relatives à la mise en oeuvre de la tarification à l'activité et vise à corriger certaines dispositions contenues dans les lois de financement de la sécurité sociale antérieures.
Pour mémoire, votre rapporteur pour avis rappelle que la T2A, introduite par la loi de financement de la sécurité sociale pour 2004 11 ( * ) , a instauré un nouveau mode de financement des établissements de santé. Se substituant à la dotation globale de financement pour les établissements publics ou participant au service public hospitalier et à la tarification à la journée ou à la prestation pour les cliniques privées, elle vise à harmoniser les modes de financement des secteurs public et privé.
Sa mise en place s'effectue de manière progressive dans le secteur public et l'année 2005 a constitué une année transitoire en termes organisationnels, d'impact de trésorerie et de suivi comptable de l'activité des établissements publics de santé.
|
Bilan de la mise en oeuvre de la tarification à l'activité Les principes fondateurs de la tarification à l'activité ont été définis par la loi de financement de la sécurité sociale pour 2004 précitée. La T2A s'applique, d'une part, dans les cliniques privées, depuis le 1er mars 2005, d'autre part dans les établissements publics de manière progressive, sur la période 2005-2012, pour ce qui concerne les activités de médecine, chirurgie, obstétrique et odontologie (MCO) . Durant la période de montée en charge, les établissements de santé anciennement sous dotation globale perçoivent une part de dotation globale, appelée dotation annuelle complémentaire (DAC), qui complète le financement par les tarifs. En 2006, les tarifs représentaient 35 % du financement des hôpitaux publics et la dotation annuelle complémentaire (DAC) 65 % . 1 - Le champ d'application de la T2A La loi fixe, d'une part, le champ des activités et, d'autre part, le champ des établissements concernés par la tarification à l'activité. Celle-ci s'applique à l'ensemble des activités de médecine, chirurgie, obstétrique et odontologie (MCO), quel que soit le statut de l'établissement, public ou privé. Seuls les hôpitaux locaux, les établissements dispensant des soins aux personnes incarcérées (Fresnes), les établissements du service de santé des armées et les établissements de Saint Pierre et Miquelon et Mayotte sont maintenus en dehors du champ de la tarification à l'activité. La loi a cependant modifié en conséquence les dispositions relatives au financement et à la régulation des activités de soins de suite ou de réadaptation et de psychiatrie pour tenir compte de la réforme . Elle a restreint ainsi le système de tarification et de régulation des établissements privés anciennement sous objectif quantifié national (OQN) à ces seules activités . Pour les activités de soins de suite ou de réadaptation et de psychiatrie des établissements anciennement sous dotation globale, la loi prévoit le maintien pour partie d'un financement par dotations annuelles (la dotation devient toutefois une dotation de recettes, sans lien automatique avec les dépenses). De même, les hôpitaux locaux, les établissements dispensant des soins aux personnes incarcérées (établissement de Fresnes), les établissements du service de santé des armées et les établissements de Saint Pierre et Miquelon et Mayotte reçoivent, pour la part des dépenses relatives aux soins dispensés aux assurés sociaux, une dotation annuelle de financement. Ces dépenses demeurent régulées par des enveloppes annuelles limitatives, réparties entre régions puis, entre établissements par les agences régionales de l'hospitalisation (ARH). Le champ d'application est destiné à s'étendre aux grandes disciplines de soins de suite et de réadaptation (SSR) pour lesquels, à l'issue d'une période d'expérimentation, la généralisation pourrait être envisagée pour 2008-2009. Des travaux sont en cours afin de se doter d'un modèle adapté à ce secteur, polymorphe, mais qui est fondamental en matière d'offre de soins. 2 - Le financement à l'activité des activités de MCO L'activité MCO des établissements publics et privés de santé est désormais rémunérée par l'assurance maladie par : - des tarifs par séjour : première source de financement des établissements, les tarifs (GHS) correspondent à la répartition des cas traités dans des groupes homogènes issus de la classification en groupe homogène de malades ; - des paiements supplémentaires : afin de garantir l'accès des patients aux innovations thérapeutiques, certaines spécialités pharmaceutiques et certains dispositifs médicaux implantables, dont la liste est fixée par arrêté, sont pris en charge en plus du tarif des séjours. Il en est de même pour certains dispositifs médicaux dont la liste est également fixée par arrêté ; - des tarifs par prestations : certaines activités non décrites par les GHS sont financées grâce à un tarif par prestation, tels que les services d'urgence autorisés bénéficient d'un financement mixte, l'activité de prélèvement d'organes sur personne décédée, les consultations et actes externes ; les soins réalisés en réanimation ou soins intensifs, depuis 2006, la prise en charge du patient en dialyse , l'utilisation de matériel de petite chirurgie lors de la prise en charge non programmée de patient dans des établissements qui ne sont pas autorisés à pratiquer l'activité d'accueil et de traitement des urgences. - les missions d'intérêt général et d'aide à la contractualisation (MIGAC) : certaines missions par nature, n'ont pas vocation à voir leurs ressources dépendre de l'activité réalisée. D'autres y ont été placées temporairement dans l'attente de réflexions complémentaires, car relevant plus équitablement d'une prise en compte de l'activité sur la base de grands indicateurs. 3 - La régulation des dépenses MCO La loi de financement de la sécurité sociale pour 2004 a modifié profondément les mécanismes de régulation des dépenses. L'enveloppe MCO commune aux secteurs public et privé constituée de l'ensemble des activités financées par tarifs est régulée par un dispositif de type prix volume. Ce dispositif a été mis en oeuvre en 2006 au vu de l'augmentation des dépenses et s'est soldé par une baisse homothétique des tarifs dans les deux secteurs de 1%. 4 - Le statut comptable des établissements La première étape, opérée en 2004, a maintenu la procédure budgétaire, mais l'allocation de ressources a été ajustée sur la base de l'activité mesurée par le PMSI et des tarifs de prestations nationaux, pris en compte à hauteur de 10% de leur valeur. En 2005 , les recettes liées à l'activité sortent de la dotation globale et le lien entre dépenses encadrées et recettes est rompue. Les données relatives à l'activité et prestations facturables en sus transitent par les ARH qui les valorisent aux tarifs nationaux et notifient ensuite à la caisse pivot de l'établissement le montant à payer à ce titre. L'allocation de ressources est calculée sur la base d'une prise en compte des tarifs à hauteur de 25% . Une étape supplémentaire a été réalisée en 2006 avec l'entrée en vigueur de la réforme du régime budgétaire et comptable des établissements , caractérisée par le passage du budget limitatif à un état prévisionnel des recettes et des dépenses (EPRD) reposant sur des crédits évaluatifs et par une évolution profonde de la tutelle budgétaire des ARH. Corrélativement, la part tarifs a été fixée à 35% . Il est prévu que cette part soit de 50% pour l'année 2007 . 5 - La montée en charge de la T2A La convergence intra sectorielle qui s'appuie sur le mécanisme de financement mixte sous la forme d'une fraction des tarifs des prestations et d'une dotation annuelle complémentaire pour les établissements antérieurement financés par dotation globale et pour les établissements privés auparavant sous OQN, sur un mécanisme de coefficients correcteurs de transition est régulièrement appliquée et devrait permettre l'atteinte de l'objectif 100% en 2012 . Pour être menée à bien ( convergence des tarifs à 50% en 2008 ), la convergence intersectorielle introduite par la loi de financement de la sécurité sociale pour 2005 doit s'appuyer sur une transparence totale des différentiels de coûts entre secteurs. Des travaux engagés en 2006 se poursuivent pour mettre en place une étude de coût à méthodologie commune sur les deux secteurs et pour avancer sur un certain nombre d'études complémentaires visant à éclairer les différences d'activités ou de dépenses nécessaires à cet éclairage. 6 - Impact sur le financement des établissements Le changement de mode de financement entraîne des effets de transferts de ressources importants entre établissements : Sur le secteur antérieurement sous dotation globale de financement ce changement de mode financement conduirait à transférer environ 1,3 milliard d'euros entre les établissements pour lesquels la réforme est défavorable et ceux pour lesquels elle est favorable . Pour le secteur antérieurement sous OQN, le montant du transfert serait de l'ordre 143 millions d'euros. En 2005 comme en 2006, les dépenses d'assurance maladie versées aux établissements de santé ont augmenté, sans que les chiffres ne soient totalement stabilisés, entraînant l'application d'une régulation sur les tarifs courant 2006 . Ainsi, en 2005, les dépenses de l'ensemble des établissements de santé ont progressé de 4,2 % . Source : ministère de la santé et des solidarités |
L'article 39 du présent projet de loi de financement propose divers aménagements techniques aux conditions de mise en oeuvre de la tarification à l'activité .
Le paragraphe I de cet article a pour objet d'avancer la date d'entrée en vigueur des forfaits annuels qui rémunèrent les activités de prélèvements, de transplantation et d'urgence du 1 er mars au 1 er janvier de l'année en cours. Ainsi, à partir de 2007, les forfaits annuels prendront effet au 1 er janvier, comme les dotations annuelles (DAC, DAF et MIGAC). Les tarifs nationaux de prestations d'hospitalisation et les coefficients géographiques continueront d'entrer en vigueur le 1 er mars de l'année.
Le paragraphe II proroge, au plus tard jusqu'au 31 décembre 2008, plusieurs dispositions transitoires concernant la facturation des prestations par les établissements de santé, le calcul de la participation de l'assuré et les modalités de versement de la dotation annuelle complémentaire, des forfaits annuels et des MIGAC.
Le paragraphe III prévoit la suppression progressive du coefficient de haute technicité et le redéploiement des sommes qu'il produisait dans les tarifs nationaux des prestations d'hospitalisation (GHS). Dans le droit actuel, le coefficient de haute technicité permet à un tiers des établissements antérieurement financés par un prix de journée de bénéficier d'un supplément de recettes de 1 % à 25 % grâce à une majoration de l'ensemble des tarifs des GHS et des suppléments journaliers au titre des lits classés en soins particulièrement coûteux. Ces suppléments représentaient 200 millions d'euros en 2005. Le III de cet article propose donc de réduire progressivement le coefficient de haute technicité, sur une période de six ans, pour le ramener à la valeur 1 en 2012. En outre, l'écart entre la valeur du coefficient et la cible 2012 devra être réduit d'au moins 50 % en 2009.
Le paragraphe IV supprime l'agrément ministériel des conventions collectives de travail, conventions d'entreprise ou d'établissements et accords de retraite applicables dans les établissements de santé privés à but non lucratif et le caractère opposable de ces conventions à l'autorité de tarification. Les paragraphes V et VI relèvent de la même logique que le paragraphe IV.
Enfin, les paragraphes VII à IX étendent les règles relatives à la tarification à l'activité aux activités de MCO des hôpitaux des armées en précisant que l'application de ces nouvelles dispositions devra intervenir au plus tard le 1 er juillet 2009.
(2) La modération des pénalités associées au non-respect des objectifs quantifiés de l'offre de soins par les établissements de santé (article 39 bis)
L'article 39 bis du présent projet de loi de financement, adopté par l'Assemblé nationale, à l'initiative de la commission des affaires culturelles, familiales et sociales, avec l'avis favorable du gouvernement, vise à modifier le régime des pénalités financières prévues en cas de non-respect des objectifs quantifiés des activités de soins et équipements lourds fixés par les contrats d'objectifs et de moyens des établissements de création d'activités ou d'équipements .
En effet, l'article L. 6114-1 du code de la santé publique dispose que les agences régionales de l'hospitalisation concluent avec les établissements de santé, les groupements de coopération sanitaire et les autres titulaires de l'autorisation mentionnée à l'article L. 6122-1 du même code des contrats pluriannuels d'objectifs et de moyens d'une durée maximale de cinq ans.
En outre, l'article L. 6114-2 du même code précise que ces contrats déterminent les orientations stratégiques des établissements, groupements de coopération sanitaire et titulaires d'autorisations sur la base des schémas d'organisation sanitaire et, notamment, qu'ils fixent, le cas échéant par avenant, les objectifs quantifiés des activités de soins et équipements lourds pour lesquels une autorisation a été délivrée et en définissent les conditions de mise en oeuvre, au plus tard trois mois après la délivrance de cette autorisation. A défaut de signature du contrat ou de l'avenant dans ce délai, l'agence régionale de l'hospitalisation inscrit ces objectifs quantifiés ainsi que les pénalités applicables en cas de non-respect de ces objectifs.
L'article 39 bis du présent projet de loi de financement vise à compléter les dispositions de l'article L. 6114-2 précité du code de la santé publique afin de préciser que les pénalités susmentionnées ne sont applicables qu'en cas de non-respect « substantiel » de ces objectifs .
Il propose la même modification à l'article L. 6122-8 du même code qui traite de l'autorisation de l'ARH à laquelle sont soumis les projets relatifs à la création de tout établissement de santé, la création, la conversion et le regroupement des activités de soins, y compris sous la forme d'alternatives à l'hospitalisation, et l'installation des équipements matériels lourds, autorisation qui fixe les objectifs quantifiés des activités de soins ou des équipements lourds autorisés lorsqu'ils n'ont pas été fixés dans le contrat pluriannuel d'objectifs et de moyens conformément et qui prévoit les pénalités applicables en cas de non-respect de ces objectifs.
Lors de l'examen de cet article à l'Assemblée nationale, le ministre de la santé et des solidarités, M. Xavier Bertrand, interrogé sur la notion de non-respect « substantiel » par notre collègue député Claude Evin, a précisé qu'un « décret en Conseil d'Etat, soumis à concertation, notamment avec les fédérations, viendra préciser les choses ».
Dès lors, votre rapporteur pour avis, qui partage les préoccupations de notre collègue député Claude Evin sur la difficulté à mesurer le caractère substantiel du non-respect d'objectifs quantifiés d'offre de soins, souhaite corriger l'oubli qui s'est glissé dans la rédaction de l'article 39 bis car celle-ci ne prévoit, à ce stade, pas de décret en Conseil d'Etat pour l'application de cet article, contrairement aux propos tenus par le ministre à l'Assemblée nationale .
(3) Dispositions relatives au financement des activités de psychiatrie et de soins de suite (articles 39 quater et 39 sexies)
•
L'article 39
quater
du présent projet de loi de financement, adopté par
l'Assemblée nationale à l'initiative de la commission des
affaires culturelles, familiales et sociales, avec l'avis favorable du
gouvernement, vise à
assouplir le dispositif de modification des
tarifs des activités de psychiatrie et de soins de suite ou de
réadaptation des établissements des centres anciennement sous
objectif quantifié national (OQN)
.
Lors de la présentation de cet article, notre collègue Jean-Marie Rolland, rapporteur pour l'assurance maladie et les accidents du travail au nom de la commission des affaires culturelles, familiales et sociales a, en effet, indiqué que, dans le droit existant, « la modification des tarifs des activités de psychiatrie et de soins de suite ou de réadaptation des établissements des centres anciennement sous objectif quantifié national ne peut intervenir que sur la base des données de l'année antérieure ou du premier trimestre de l'année en cours ».
Dès lors, l'article 39 quater précité vise à assouplir le dispositif en prévoyant la possibilité de faire jouer la régulation prix-volume sur la base des données collectées tout au long de l'année, en tant que de besoin. Il propose ainsi de modifier les dispositions de l'article L. 162-22-3 du code de la sécurité sociale afin de prévoir que, lorsqu'il apparaît que l'état définitif des charges au titre des soins dispensés l'année antérieure ou le montant des charges constatées au fur et à mesure de l'année en cours n'est pas compatible avec l'objectif de l'année en cours, l'Etat peut modifier les tarifs des prestations d'hospitalisation.
•
L'article 39
sexies
du présent projet de loi de financement, adopté par
l'Assemblée nationale à l'initiative de notre collègue
député Yves Bur, rapporteur pour avis au nom de la commission des
finances, vise à
permettre au gouvernement
d'expérimenter, à compter du
1
er
janvier 2007, pour une période
n'excédant pas cinq ans, de nouveaux modes de financement des
activités de psychiatrie et de soins de suite ou de réadaptation
des établissements de santé
, fondés sur leurs
activités et établis en fonction des informations qu'ils
recueillent et transmettent relatives à leurs moyens de fonctionnement
et à leur activité.
En outre, cet article précise que les expériences pourront être menées dans une zone géographique déterminée, pour les établissements de santé de la zone ou pour une partie d'entre eux, selon des modalités définies par décret. Il est également précisé que les dépenses mises à la charge de l'ensemble des régimes obligatoires de base qui résultent de ces expériences sont prises en compte dans l'ONDAM.
Enfin, cet article prévoit l'abrogation des dispositions du code de la santé publique qui prévoyait la possibilité d'expérimentation, à compter du 1 er janvier 2000 et pour une période n'excédant pas cinq ans, de nouveaux modes de financement des activités MCO dans le but de préparer la mise en oeuvre de la T2A avant son entrée en vigueur, ces dispositions étant devenues caduques.
Votre rapporteur pour avis accueille favorablement cette possibilité d'expérimentation ouverte au gouvernement et souhaite que ce dernier l'exploite pleinement .
c) Les dispositions relatives à la gestion hospitalière
(1) La création de l'Observatoire économique de l'hospitalisation publique et privée (article 39 ter)
A l'initiative de notre collègue Jean-Marie Rolland, rapporteur pour l'assurance maladie et les accidents du travail au nom de la commission des affaires culturelles, familiales et sociales et avec l'avis favorable du gouvernement, l'Assemblée nationale a adopté un nouvel article 39 ter visant à créer, auprès des ministres chargés de la santé et de la sécurité sociale, un Observatoire économique de l'hospitalisation publique et privée .
Le rôle de cet observatoire consisterait dans le suivi, tout au long de l'année, des dépenses hospitalières se fondant sur l'analyse des données d'activité de soins et des dépenses engendrées par ces activités. En outre, il assisterait le Parlement dans le suivi de l'application des lois de financement de la sécurité sociale et remettrait au gouvernement et au Parlement un rapport trimestriel sur l'évolution des dépenses hospitalières.
Enfin, cet observatoire serait composé à parité de représentants des services de l'Etat et de représentants des organisations nationales les plus représentatives des établissements de santé publics et privés.
Lors de l'examen de cet article à l'Assemblée nationale, notre collègue député Jean-Marie Rolland a justifié la création de cet observatoire en soulignant qu'avec « la mise en oeuvre du financement à l'activité des établissements de santé et l'instauration d'un mécanisme de régulation prix-volume susceptible de conduire à des modifications de tarifs des prestations en cours d'année, il apparaît nécessaire de mettre en place un observatoire économique de l'hospitalisation publique et privée réunissant des représentants de l'État et des organisations représentatives des établissements de santé publics et privés. Celui-ci aurait pour mission d'analyser de manière concertée l'évolution des dépenses et de l'activité des établissements ainsi que d'assister le Parlement dans le suivi de l'application des lois de financement de la sécurité sociale ».
En réponse à cette initiative, M. Xavier Bertrand, ministre de la santé et des solidarités, a indiqué que « cet observatoire permettra d'y voir clair beaucoup plus facilement et rapidement. Toutefois, il faut éviter qu'il ne fasse doublon avec le Conseil de l'hospitalisation. Dès lors que cet observatoire est mis en place, il faut regarder s'il n'y a pas, à un moment ou à un autre, redondance avec un organisme qui existe, qui regroupe des directions du ministère et la Caisse nationale d'assurance maladie . Il faudra donc préciser sa composition ».
Votre rapporteur pour avis n'est pas favorable à la création de cet observatoire, structure dont il ne comprend pas l'utilité au regard de celle du conseil de l'hospitalisation déjà existant. C'est pourquoi il vous proposera de supprimer l'article 39 ter adopté par l'Assemblée nationale .
(2) La création du Centre national de gestion des personnels de direction de la fonction publique hospitalière et des praticiens hospitaliers (article 39 quinquies)
A l'initiative du gouvernement et avec l'avis favorable de la commission des affaires culturelles, familiales et sociales, l'Assemblée nationale a adopté un nouvel article 39 quinquies visant à modifier l'article 116 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière , article lui-même créé par l'ordonnance n° 2005-1112 du 1 er septembre 2005.
Dans le droit existant, l'article 116 de la loi précitée du 9 janvier 1986 dispose que tout établissement public de santé visé par cette loi « verse à l'établissement public national chargé de la gestion des personnels de direction de la fonction publique hospitalière et des praticiens hospitaliers une contribution dont le montant est fixé par décret après avis du conseil d'administration de l'établissement public national. Le montant de cette contribution est déterminé en fonction du nombre des personnels de ces catégories qu'il emploie au 31 décembre de l'année précédente, dans la limite de 0,15 % des salaires versés aux personnels de l'établissement. Les ressources de l'établissement public national chargé de la gestion des personnels de direction de la fonction publique hospitalière et des praticiens hospitaliers comprennent également une dotation annuelle ».
L'article 39 quinquies du présent projet de loi de financement propose de modifier les dispositions précitées de l'article 116 de la loi du 9 janvier 1986 portant diverses dispositions statutaires relatives à la fonction publique hospitalière afin de préciser les missions du Centre national de gestion, établissement public national placé sous la tutelle du ministre chargé de la santé, les catégories de personnel dont il assurera la gestion ainsi que les ressources financières dont il disposera.
Lors de l'examen de cet article à l'Assemblée nationale, M. Xavier Bertrand, ministre de la santé et des solidarités, a indiqué que « le Centre national de gestion sera mis en place dès le début de l'année 2007. Cet établissement public national assurera, dans un premier temps, la gestion des praticiens hospitaliers et du personnel de direction de la fonction publique hospitalière . Sa création permettra également d'alléger les missions et les effectifs de l'administration centrale du ministère de la santé. Le personnel sera transféré, sur la base du volontariat, de l'administration vers le centre . Ce centre sera financé par une subvention de l'État, une contribution des établissements de santé ainsi que par une dotation d'assurance maladie compte tenu de sa mission au profit de l'ensemble du système hospitalier ».
Ainsi, le paragraphe I de l'article 116 précité, proposé par l'article 39 quinquies du présent projet de loi de financement, dispose que le centre national de gestion assure, dans les conditions prévues par leur statuts, la gestion et, le cas échéant, la rémunération des personnels de direction de la fonction publique hospitalière et des praticiens hospitaliers, ainsi que d'autres catégories de personnels relevant de la fonction publique hospitalière ou de personnels placés auprès du ministre chargé de la santé.
Le paragraphe II de l'article 116 précité prévoit que les ressources du centre national de gestion sont constituées par :
- des subventions, avances, fonds de concours et dotation de l'Etat ;
- une dotation des régimes obligatoires d'assurance maladie dont le montant est fixé chaque année par arrêté des ministres chargés de la santé et de la sécurité sociale ;
- une contribution annuelle des établissements de santé publics dont l'assiette est constituée de la masse salariale des personnels employés par chaque établissement au 31 décembre de l'année précédente. Le taux uniforme de cette contribution est fixé chaque année par arrêté des ministres chargés de la santé et de la sécurité sociale dans la limite de 0,15 %.
Outre que votre rapporteur pour avis s'étonne de la présence au sein d'un projet de loi de financement de la sécurité sociale de dispositions modifiant une ordonnance relative à la fonction publique hospitalière, il s'étonne de la méthode gouvernementale consistant à faire adopter, par le biais d'un amendement présenté à l'Assemblée nationale, un article de cette teneur sans apporter les précisions nécessaires s'agissant du financement de ce centre national de gestion : à quel montant s'élèveront la dotation des régimes obligatoires d'assurance maladie fixé par arrêté et la contribution annuelle des établissements de santé ? Les modalités de calcul de l'assiette de la contribution des établissements publics de santé ont-elles été définies en concertation avec ces établissements ?
Votre rapporteur pour avis estime, en outre, que cet article aurait du faire l'objet d'un examen préalable par le Conseil d'Etat .
(3) La possibilité pour les hôpitaux locaux de recruter des médecins salariés (article 40)
L'article 40 du présent projet de loi de financement vise à compléter les dispositions de l'article L. 6152-4 du code de la santé publique afin de permettre aux hôpitaux locaux de recourir, pour chacune des activités de l'établissement soit aux médecins libéraux, soit, lorsque ceux-ci sont en nombre insuffisant, à des médecins salariés sous statut de praticien hospitalier ou recrutés par contrat.
Dans le droit existant, les hôpitaux locaux organisent leur offre de soins de la façon suivante : les soins courants de médecine sont assurés par des médecins généralistes libéraux payés à l'acte et les actes médicaux plus complexes sont dispensés par des praticiens hospitaliers exerçant dans un centre hospitalier public ou des médecins spécialistes travaillant dans un établissement de santé privé avec lesquels l'hôpital local a passé une convention. Ainsi, chaque hôpital local organise un partenariat avec un ou des établissements de santé pour disposer de compétences médicales spécialisées et d'un accès organisé à un plateau technique.
Au 1 er janvier 2000, les personnels médicaux des hôpitaux locaux étaient estimés à 2.283 praticiens libéraux et 970 médecins salariés, dont 903 à temps partiel.
En outre il faut préciser que pour l'activité de court séjour, les hôpitaux locaux n'ont pas, dans le droit existant, la faculté de recruter des médecins salariés ou sous statut hospitalier.
Dès lors, l'article 40 du présent projet de loi de financement prévoit la possibilité pour les hôpitaux locaux de recruter des médecins salariés soit sous statut contractuel soit sous statut de praticien hospitalier . Ainsi que le souligne l'exposé des motifs de cet article, cette dispositif a pour double objectif de renforcer la médicalisation des hôpitaux locaux et de conforter l'attractivité des zones rurales qu'ils desservent . En outre, il est précisé que cette option ne pourra être exercée par l'hôpital qu'après avis de la commission médicale d'établissement au regard de l'activité de l'établissement.
Votre rapporteur pour avis considère que cette disposition est de nature à aider certains établissements de santé locaux, situés dans certaines zones rurales, à faire face un problème de démographie médicale . Toutefois il tient à souligner que le Conseil d'Etat, dans son avis sur le présent projet de loi de financement de la sécurité sociale, avait recommandé au gouvernement de disjoindre les dispositions de cet article du présent projet de loi estimant qu'elles n'y avaient pas leur place .
3. La politique du médicament
a) Les dispositions relatives aux autorisations temporaires d'utilisation ou de mise sur le marché des médicaments (articles 35 et 36)
(1) Les dispositions de l'article 35
L'article 35 du présent projet de loi de financement apporte plusieurs modifications au dispositif d'autorisations temporaires d'utilisation des médicaments.
D'une part, il tend à encadrer le prix des médicaments bénéficiant d'une autorisation temporaire d'utilisation (ATU), qui se révèlent très coûteux.
D'autre part, il tend à permettre, à titre dérogatoire, la prise en charge de certains médicaments pour des patients atteints de maladies rares ou graves, sous réserve que trois conditions soient remplies :
- le produit doit être prescrit, lorsqu'il n'existe pas d'alternative appropriée, pour le traitement d'une affection de longue durée (ALD) ou d'une maladie rare ;
- il doit figurer dans un avis ou une recommandation de la Haute autorité de santé, concernant une catégorie de malades, le cas échéant après consultation de l'AFSSAPS pour certains produits relevant de sa compétence ;
- la prise en charge ou le remboursement sont décidés par arrêté des ministres chargés de la santé et de la sécurité sociale, après avis de l'Union nationale des caisses d'assurance maladie (UNCAM).
L'impact budgétaire de ces deux mesures n'est pas précisé.
(2) Les dispositions de l'article 36
L'article 36 du présent projet de loi de financement insère un nouvel article L. 5121-9-1 au sein du code de la santé publique afin de prévoir que, quand un médicament est autorisé dans un autre Etat membre de la Communauté européenne ou un Etat partie à l'accord sur l'Espace économique européen mais qu'il ne fait l'objet en France ni d'une autorisation de mise sur le marché, ni d'une demande en cours d'instruction en vue d'une telle autorisation, l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) peut, pour des raisons de santé publique, autoriser la mise sur le marché de ce médicament. Il précise que l'autorisation peut être délivrée pour une durée déterminée et renouvelée dans des conditions fixées par décret en Conseil d'Etat. Cette disposition est conforme à la faculté permise par l'article 126 bis de la directive 2001/83/CE du Parlement européen et du Conseil, du 6 novembre 2001, instituant un code communautaire relatif aux médicaments à usage humain.
Le II et le III de cet article complètent, par ailleurs, la liste des catégories de médicaments que les hôpitaux peuvent se procurer pour intégrer ces nouveaux médicaments et modifie en conséquence l'article L. 162-16-5 du code de la sécurité sociale relatif à la fixation du prix des médicaments. L'exposé des motifs précise qu'il convient « d'assurer une cohérence complète avec les dispositions relatives aux médicaments possédant une AMM afin de ne pas favoriser ces médicaments pour lesquels l'exploitant fait preuve d'une mauvaise volonté à la mise sur le marché ».
b) L'assouplissement de l'encadrement de la prise en charge de soins ou traitements susceptibles de faire l'objet d'un mésusage, d'un usage détourné ou abusif (article 37)
L'article 37 du présent projet de loi de financement vise à modifier les dispositions de l'article L. 162-4-2 du code de la sécurité sociale, introduites par la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie, selon lesquelles « la prise en charge, par l'assurance maladie, de soins ou traitements susceptibles de faire l'objet d'un usage détourné, dont la liste est fixée par arrêté des ministres chargés de la santé et de la sécurité sociale, est soumise aux modalités prévues par l'article L. 324-1 12 ( * ) et est subordonnée à l'obligation faite au patient d'indiquer au médecin traitant, à chaque prescription, le nom du pharmacien qui sera chargé de la délivrance et à l'obligation faite au médecin de mentionner ce nom sur la prescription, qui doit alors être exécutée par le pharmacien concerné pour ouvrir droit à la prise en charge ».
Cet article visait avant tout les traitements de substitution aux opiacés pour lesquels la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS) avait d'ailleurs mis en place, en 2004, un plan de contrôle des assurés suspects de détournement, voire de trafic, de ces traitements.
L'article 37 du présent projet de loi de financement propose de modifier les dispositions de l'article L. 162-4-2 précité afin d'assouplir la procédure d'encadrement de la prise en charge de ces traitements en distinguant deux cas de figure, selon que l'établissement d'un protocole de soins est ou non nécessaire.
Ainsi, cet article précise :
- d'une part, que la prise en charge par l'assurance maladie, de soins ou traitements susceptibles de faire l'objet d'un mésusage, d'un usage détourné ou abusif , dont la liste est fixée par arrêté après avis de l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS), est subordonnée à l'obligation faite au patient d'indiquer au prescripteur, à chaque prescription, le nom du pharmacien qui sera chargé de la délivrance et à l'obligation faite au médecin de mentionner ce nom sur la prescription, qui doit alors être exécutée par ce pharmacien ;
- d'autre part, que l'arrêté susmentionné désigne , parmi les soins ou traitements figurant sur la liste, ceux pour lesquels, compte tenu des risques importants de mésusage, d'usage détourné ou abusif, la prise en charge par l'assurance maladie est subordonnée à l'élaboration d'un protocole de soins, soit pour l'ensemble des patients en cas de risque majeur pour leur santé, soit seulement en cas de constatations par les services du contrôle médical de l'assurance maladie d'usage détourné ou abusif .
Votre rapporteur pour avis est favorable aux dispositions de cet article qui permettent d'assouplir le dispositif actuel et de définir un encadrement approprié à chaque produit . En outre, l'exposé des motifs de cet article précise que cet encadrement sera étendu à d'autres médicaments de consommation plus large, tels les psychotropes pouvant également faire l'objet d'un mésusage.
4. Les dispositions relatives au secteur médico-social
a) La répartition des capacités d'accueil et des crédits des unités de soins de longue durée (article 42)
L'article 42 du présent projet de loi de financement vise à modifier les dispositions de l'article 46 de la loi n° 2005-1579 du 19 décembre 2005 de financement de la sécurité sociale pour 2006 qui avait mis en place une procédure de répartition des capacités d'accueil des unités de soins de longue durée (USLD) ainsi que de leurs ressources financières provenant de l'assurance maladie.
|
Les dispositions existantes de l'article 46 de la LFSS 2006 Les paragraphes III et IV de l'article 46 de la loi précitée de financement de la sécurité sociale pour 2006 visent les établissements de santé, publics ou privés, qui ont pour objet de dispenser des soins de longue durée, avec hébergement, à des personnes n'ayant pas leur autonomie de vie et dont l'état nécessite une surveillance médicale constante et des traitements d'entretien. Les unités de soins de longue durée (USLD) offrent des prestations mêlant les soins de longue durée, le court et moyen séjour hospitalier, ainsi que l'accueil médico-social de personnes âgées comparable à celui fourni par de nombreuses maisons de retraite. L'objectif de l'article 46 précité était de modifier la répartition des lits et des crédits entre les soins de longue durée et l'accueil médico-social . Les premiers résultats des enquêtes menées au cours de l'année 2006 montrent que l'activité gériatrique effective des USLD se répartit en 70 % de médico-social et 30 % de soins de longue durée. En outre, en vertu des dispositions de l'article 46 de la loi de financement de la sécurité sociale pour 2006, les directeurs des agences régionales de l'hospitalisation (ARH), qui ont la tutelle des établissements de soins et fixent le montant des dépenses de soins des USLD, et les préfets des départements, qui ont la tutelle des établissements sociaux et médico-sociaux dont la tarification relève de l'Etat, devaient avoir fixé conjointement, avant le 1 er janvier 2007 , dans chaque département et par établissements accueillant des personnes relevant de soins de longue durée, la répartition des capacités d'accueil et des crédits relevant de l'objectif de dépenses d'assurance maladie (ONDAM) qui englobe, à nouveau depuis 2006, les activités des USLD . A défaut de la transmission de l'avis de l'organe délibérant de l'établissement concerné avant le 15 septembre 2006, le directeur de l'ARH arrêtait, avant le 1 er avril 2007, la répartition des capacités d'accueil et des crédits des USLD qui devait alors prendre effet au 31 décembre 2007. L'objectif de la loi de financement de la sécurité sociale pour 2006 était donc de déterminer la nature des besoins en prestations des USLD selon leur caractère sanitaire ou médico-social afin de procéder à une répartition des places et des crédits selon qu'ils relèvent de l'ONDAM de droit commun ou de l'ONDAM médico-social. Cette réorganisation des dépenses relevant de l'ONDAM a été réalisée par les paragraphes I et II de l'article 46 précité qui ont transféré les dépenses des USLD de l'ONDAM médico-social vers l'ONDAM de droit commun. La répartition des capacités d'accueil et des crédits des USLD doit être effectuée en fonction du résultat des analyses réalisées, dans chacune des régions, à partir d'un référentiel définissant les caractéristiques des personnes relevant des soins de longue durée. L'arrêté conjoint du directeur de l'ARH et du préfet doit être pris au vu du résultat des analyses transversales réalisées. Il doit également tenir compte du schéma régional d'organisation sanitaire et du programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie institué par la loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées. En outre, la répartition à laquelle procèderont les arrêtés conjoints fixera un pourcentage de places d'accueil de personnes nécessitant des soins hospitaliers et un pourcentage de places médico-sociales. Source : loi n° 2005-1579 de financement de la sécurité sociale pour 2006 |
L'article 42 du présent projet de loi de financement modifie le calendrier établi par les dispositions des III et IV de l'article 46 de la loi précitée de financement de la sécurité sociale pour 2006 afin de prévoir que le directeur de l'ARH et le préfet du département fixent, avant le 30 juin 2009 , par arrêté conjoint, la répartition des capacités d'accueil et des ressources des USLD.
Pour chaque établissement, l'arrêté doit être pris au plus tard le 30 juin de l'année précédant celle au cours de laquelle il prend effet , au vue des analyses transversales réalisées dans chaque région. Cet arrêté prend effet le 1 er janvier de l'année suivant sa publication.
En outre, il est précisé qu'afin d'évaluer les moyens nécessaires à la mise en adéquation du budget de la section des USLD avec le résultat de l'analyse transversale, chaque établissement fait connaître au directeur de l'ARH et au préfet, par décision de son organe délibérant, l'exercice annuel au cours duquel cette répartition est arrêtée . Cette délibération doit parvenir au directeur de l'ARH et au préfet avant le 31 mars de l'exercice annuel au cours duquel la répartition est arrêtée.
Ainsi que le souligne l'exposé des motifs de cet article, le délai accordé aux établissements concernés est nécessaire afin de leur permettre de procéder aux réorganisations nécessaires pour mettre en oeuvre cette réforme. Il précise également que le montant des dotations allouées aux dépenses d'USLD relevant de l'ONDAM médico-social qui sont réparties par la CNSA devrait être maintenu et que les dépenses liées aux capacités d'accueil en USLD relevant de l'ONDAM de droit commun recevront un abondement budgétaire pour tenir compte de la lourdeur de prise en charge des patients relevant de la section des USLD redéfinie, par nature plus importante que celle relevant d'une section médico-sociale.
En outre, lors de l'examen de l'article 42 du présent projet de loi de financement par l'Assemblée nationale, M. Xavier Bertrand, ministre de la santé et des solidarités, a précisé que ces dispositions avaient pour but de « donner le temps aux établissements hospitaliers comme aux établissements hébergeant des personnes âgées dépendantes de mettre en oeuvre de nouveaux outils qui nous permettront d'allouer les moyens en fonction de la réalité des besoins des patients ». Il a ajouté : « il n'a jamais été question que des personnes âgées accueillies dans des unités de soins de longue durée soient déplacées vers d'autres établissements. Il a simplement été prévu que, au sein même des établissements où ces personnes âgées se trouvent, elles puissent bénéficier, dès lors que leurs besoins particuliers le justifient, d'une prise en charge, non pas hospitalière, mais de même nature que dans une maison de retraite médicalisée ».
Enfin, d'après les informations fournies par le gouvernement, l'enveloppe budgétaire destinée aux places de soins de longue durée sera prélevée sur l'ONDAM hospitalier et devrait représenter 150 millions d'euros de dépenses supplémentaires sur la période 2007-2010 .
b) La création d'une Agence nationale de l'évaluation et de la qualité des établissements sociaux et médico-sociaux (article 43)
L'article 43 du présent projet de loi de financement crée une Agence nationale de l'évaluation et de la qualité des établissements et services sociaux et médico-sociaux, qui se substituerait au Conseil national de l'évaluation sociale et médico-sociale, placé auprès du ministre chargé de l'action sociale
En effet, l'article L. 312-8 du code de l'action sociale et des familles dispose actuellement que les établissements et services sociaux et médico-sociaux procèdent à l'évaluation de leurs activités et de la qualité des prestations qu'ils délivrent, au regard notamment de procédures, de références et de recommandations de bonnes pratiques professionnelles validées ou, en cas de carence, élaborées, selon les catégories d'établissements ou de services, par un Conseil national de l'évaluation sociale et médico-sociale, placé auprès du ministre chargé de l'action sociale.
Cette nouvelle agence serait un groupement d'intérêt public (GIP), constitué entre l'Etat, la Caisse nationale de solidarité pour l'autonomie (CNSA) et d'autres personnes morales, sans autres précisions quant à leur qualité que le renvoi aux dispositions générales des articles L. 341-1 à L. 341-4 du code de la recherche relatifs aux groupements d'intérêt public.
Ses ressources seraient, « notamment », constituées par :
- des subventions de l'Etat ;
- une dotation globale versée par la CNSA : celle-ci s'imputerait sur l'ONDAM médico-social ;
- une contribution financière versée par les organismes gérant des établissements et services sociaux et médico-sociaux, en contrepartie des services rendus par l'agence.
Cet article précise que le personnel de l'agence peut comprendre des fonctionnaires régis par le statut général de la fonction publique de l'Etat, de la fonction publique territoriale ou de la fonction publique hospitalière, placés en position de détachement, des agents contractuels de droit public régis par les dispositions applicables aux agents non titulaires de la fonction publique de l'État, de la fonction publique territoriale ou de la fonction publique hospitalière, recrutés par l'agence, ainsi que des agents contractuels de droit privé également recrutés par l'agence.
Votre rapporteur pour avis n'est pas convaincu par la nécessité de créer une nouvelle agence de ce type en lieu et place du conseil existant. Il observe que la Haute autorité de santé possède des compétences en matière d'évaluation et d'accréditation des établissements de santé et qu'il conviendrait donc, avant d'envisager la création d'une nouvelle structure, de considérer la voie d'un élargissement des compétences de la HAS. D'autre part, dans la mesure où il existe environ 32.000 établissements sociaux et médico-sociaux, cette agence pourrait rapidement entraîner des dépenses importantes.
Dans son rapport, notre collègue député Jean-Marie Rolland, rapporteur pour l'assurance maladie et les accidents du travail, indique qu'« une mission ministérielle est en cours de travaux pour évaluer les modalités de fonctionnement de l'agence. Elle devrait rendre ses conclusions à la mi-novembre 2006. En première estimation, le budget de l'ANEQESSMS pourrait être de 5,2 millions d'euros. Sur 2007, 2,5 millions d'euros seraient nécessaires ; ils seraient fournis par un prélèvement d'un million d'euros sur les crédits de l'ONDAM médico-social gérés par la CNSA, une mise à disposition de personnels de l'Etat correspondant à une subvention de 0,75 million et une recette de 0,75 million provenant de la contribution financière. Le coût de la contribution financière devrait donc être insignifiant dans le budget des établissements et services sociaux et médico-sociaux dont le montant total est de l'ordre de 6 milliards d'euros ».
Votre rapporteur pour avis estime qu'il convient de prendre le temps d'analyser le futur rapport de la mission ministérielle en cours, avant d'adopter une position hâtive et potentiellement lourde de conséquences sur le plan budgétaire. En conséquence, il vous vous proposera de supprimer cet article.
c) La prise en charge par l'assurance maladie des intérêts des emprunts immobiliers contractés par les établissements pour personnes âgées (article 44)
L'article 44 du présent projet de loi de financement prévoit que, en vue de faciliter des investissements immobiliers dans les établissements pour personnes âgées ayant conclu une convention tripartite, les intérêts des emprunts contractés à cet effet peuvent être pris en charge par l'assurance maladie, d'une part, dans la limite des dotations départementales limitatives, d'autre part, selon des modalités et des conditions fixées par décret.
Cette disposition répond aux observations formulées par notre collègue députée Paulette Guinchard-Kunstler dans son rapport sur le financement des établissements d'hébergement des personnes âgées, rendu au nom de la mission d'évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS) de l'Assemblée nationale 13 ( * ) .
L'exposé des motifs du présent projet de loi indique que 25 millions d'euros sont prévus en 2007 sur l'ONDAM personnes âgées afin de neutraliser les surcoûts d'exploitation générés par des emprunts. Il précise que le décret mentionné par cet article devra prévoir que le montant limitatif de ces crédits est fixé chaque année par arrêté des ministres chargés des personnes âgées et de la sécurité sociale et que le préfet fixe par arrêté les opérations retenues et leurs montants dans le respect des crédits dont la gestion lui sera déléguée.
d) La fourniture des médicaments aux EHPAD dépourvus de pharmacies à usage intérieur (article 45)
L'article 45 du présent projet de loi de financement tend à insérer un nouvel article L. 5126-6-1 au sein de du code de la santé publique.
Ce nouvel article a pour objet de prévoir que les établissements d'hébergement pour personnes âgées dépendantes ( EHPAD ) qui ne disposent pas de pharmacies à usage intérieur ou qui ne sont pas membres d'un groupement de coopération sanitaire gérant une pharmacie à usage intérieur concluent, avec un ou plusieurs pharmaciens titulaires d'officine, une ou des conventions relatives à la fourniture en médicaments des personnes hébergées en leur sein .
Il ajoute que ces conventions doivent préciser les conditions destinées à garantir la qualité et la sécurité de la dispensation pharmaceutique ainsi que le bon usage des médicaments en lien avec un médecin coordonnateur, dont l'existence est élevée au niveau législatif, qui aura accès au dossier médical personnel du patient . Elles sont transmises par les établissements à l'autorité administrative compétente ainsi qu'à la caisse primaire d'assurance maladie dont ils relèvent et par les pharmaciens au conseil compétent de l'ordre. Il précise, en outre, que les personnes hébergées ou leurs représentants légaux conservent la faculté de demander que leur approvisionnement soit assuré par un pharmacien de leur choix.
Les conventions devront reprendre les obligations figurant dans une convention type, définie par arrêté des ministres chargés de la santé et de la sécurité sociale.
Par ailleurs, le II de cet article repousse au 1 er janvier 2008 l'entrée en vigueur de la mesure instituant la prise en charge systématique par le forfait de soins des EHPAD des dispositifs médicaux inscrits à la liste des produits et prestations remboursables qui sont nécessaires à l'activité des établissements, étant d'usage collectif et non individualisable.
e) Une modification de la structure budgétaire de la Caisse nationale de solidarité pour l'autonome (article 46)
(1) La structure actuelle
La structure du budget de la Caisse nationale de solidarité pour l'autonomie (CNSA) est définie par l'article L. 14-10-5 du code de l'action sociale et des familles. Il comprend six sections .
En application du IV de cet article, la section consacrée à la promotion des actions innovantes et au renforcement de la professionnalisation des métiers de service en faveur des personnes âgées retrace :
- en ressources : une fraction du produit de la part de CSG affectée à la CNSA, qui ne peut être inférieure à 5 % ni supérieure à 12 % de ce produit ;
- en charges : le financement de dépenses de modernisation des services ou de professionnalisation des métiers qui apportent au domicile des personnes âgées dépendantes une assistance dans les actes quotidiens de la vie, ainsi que de dépenses de formation et de qualification des personnels soignants recrutés dans le cadre des mesures de médicalisation des établissements et services d'hébergement des personnes âgées dépendantes (EHPAD).
Il précise que les projets financés par cette section doivent être agréés par l'autorité compétente de l'Etat, qui recueille le cas échéant, dans les cas et conditions fixés par voie réglementaire, l'avis préalable de la CNSA.
(2) Les modifications proposées
Le I de l'article 46 du présent projet de loi de financement tend à élargir le champ de cette section budgétaire, qui serait alors consacrée à la promotion des actions innovantes et au renforcement de la professionnalisation des métiers de service des personnes âgées et des personnes handicapées .
Elle serait divisée en deux sous-sections, l'une consacrée aux personnes âgées, l'autre aux personnes handicapées.
Les ressources et charges retracées dans la section personnes âgées sont inchangées par rapport au droit existant.
Il est prévu que la nouvelle sous-section consacrée aux personnes handicapées retrace :
- en ressources : une part de la fraction du produit des contributions de solidarité pour l'autonomie affectée à la section générale consacrée au financement des établissements et services sociaux et médico-sociaux accueillant des personnes handicapées, cette part étant fixée par arrêté conjoint des ministres chargés de l'action sociale, de la sécurité sociale et du budget dans la limite de 12 % de cette fraction ;
- en charges : le financement de dépenses de modernisation des services ou de professionnalisation des métiers qui apportent au domicile des personnes handicapées une assistance dans les actes quotidiens de la vie, ainsi que de dépenses de formation et de qualification des personnels soignants des établissements et services sociaux et médico-sociaux accueillant des personnes handicapées.
Il est précisé, comme c'est aujourd'hui le cas, que les projets financés par cette section doivent être agréés par l'autorité compétente de l'État, qui recueille le cas échéant, dans les cas et conditions fixés par voie réglementaire, l'avis préalable de la CNSA.
Il s'agit donc là d'une simple modification de la structure du budget et des comptes de la Caisse, qui n'appelle pas de remarque particulière sur le fond.
Le II de l'article 46 du présent projet de loi de financement modifie l'article L. 314-3 du code de l'action sociale et des familles afin de prévoir que l'objectif de dépenses relatif au financement des prestations des établissements et services sociaux et médico-sociaux accueillant des personnes âgées ou handicapées qui sont à la charge des organismes de sécurité sociale sera fixé en fonction d'une contribution des régimes d'assurance maladie, du montant prévisionnel des produits des cotisations de solidarité pour l'autonomie et le cas échéant, ce qui est nouveau, de tout ou partie du montant prévisionnel de l'excédent de la section consacrée au financement des établissements ou services sociaux et médico-sociaux accueillant des personnes âgées ou handicapées.
Alors que les excédents constatés sur les sections de la caisse donnent lieu à report automatique sur les exercices suivants, l'exposé des motifs du présent projet de loi note qu'il « n'est pas prévu que l'objectif global de dépenses tienne compte de ces éventuels excédents : une sous-consommation réalisée une année donnée ne peut donc être intégrée dans le calcul des dotations qui seront versées l'année suivante aux établissements. Le présent article vise à corriger cette situation, qui ne présente pas de logique ».
5. Les dispositifs spécifiques de la branche maladie
a) L'assouplissement du dispositif de contrôle des arrêts de travail (article 32)
L'article 32 du présent projet de loi de financement de la sécurité sociale modifie le 3° de l'article L. 323-6 du code de la sécurité sociale
Celui-ci dispose actuellement que le service de l'indemnité journalière est, notamment, subordonné à l'obligation pour le bénéficiaire de respecter les heures de sorties autorisées par le praticien, qui ne peuvent excéder trois heures consécutives par jour.
L'article 32 du présent projet de loi de financement supprime cette limite de trois heures consécutives par jour et prévoit que les heures de sorties autorisées par le praticien feront l'objet de règles et de modalités prévues par décret en Conseil d'Etat.
L'exposé des motifs du présent projet de loi indique que les dispositions actuelles s'avèrent trop contraignantes pour certaines pathologies pour lesquelles les sorties font partie intégrante de la thérapie du patient. Il précise que le décret prévu par cet article pourrait, le cas échéant, renvoyer au praticien le soin de définir les modalités de sortie les plus appropriées à la pathologie de son patient.
b) Le relèvement du plafond de ressources ouvrant droit à crédit d'impôt au titre des contrats d'assurance complémentaire de santé individuels (article 33)
L'article 33 du présent projet de loi, outre des modifications formelles tendant à faire apparaître plus clairement les dispositions relatives à l'aide au paiement d'une assurance complémentaire de santé au sein du code de la sécurité sociale, apporte une modification de fond au dispositif de crédit d'impôt au titre des contrats d'assurance complémentaire de santé individuels, régi par l'article L. 863-1 du code de la sécurité sociale.
Cet article L. 863-1 précité disposent que les contrats d'assurance complémentaire de santé individuels souscrits auprès d'une mutuelle, d'une entreprise d'assurance ou d'une institution de prévoyance ouvrent droit à un crédit d'impôt venant en déduction du montant de la prime ou de la cotisation au contrat.
Ce crédit d'impôt s'applique si le contrat en cause est souscrit par des personnes résidant en France et dont les ressources sont comprises entre le plafond prévu à l'article L. 861-1 du code de la sécurité sociale et ce même plafond majoré de 15 % : pour en bénéficier actuellement, une personne seule résidant en France métropolitaine doit ainsi avoir des revenus compris entre 7178,79 euros et 8.255,61 euros.
L'article 32 du présent projet de loi de financement propose de rehausser, à compter du 1 er janvier 2007, le plafond majoré , qui serait ainsi porté de 15 % à 20 % du plafond fixé par l'article L. 861-1 du code de la sécurité sociale. Dans l'exemple précité, la personne seule résidant en France métropolitaine devrait ainsi avoir des revenus compris entre 7.178,79 euros et 8.614,55 euros au lieu de 8.255,61 euros.
Cet article précise en outre les règles applicables, à compter de la prochaine revalorisation du plafond, c'est-à-dire le 1 er juillet 2007, en matière d'arrondis du plafond de revenus pris en compte (somme arrondie à l'euro le plus proche, 0,5 étant arrondi à 1).
L'exposé des motifs précise que le relèvement du plafond permettra de porter de 2 millions à 2,9 millions le nombre de personnes susceptibles de bénéficier de ce crédit d'impôt.
Votre rapporteur pour avis observe que le coût induit par cette mesure, qui se répercute in fine sur le fonds de financement de la protection complémentaire de la couverture universelle du risque maladie, ne devrait pas être très significatif à court terme mais pourrait être important à moyen-long terme. En effet, il ressort du rapport remis au gouvernement par ce fonds que la montée en charge du dispositif est assez lente : on comptait, au 31 décembre 2005, 402.261 bénéficiaires du dispositif de crédit d'impôt pour une population potentielle de 2 millions de personnes.
c) La mise en place des centres de soins, d'accompagnement et de prévention en addictologie (article 48)
L'article 48 du présent projet de loi de financement tend à permettre la mise en place effective des centres de soins, d'accompagnement et de prévention en addictologie (CSAPA) prévus par la loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale qui avait créé une nouvelle catégorie d'établissements et de services relevant du secteur médico-social, à savoir ceux qui assurent l'accueil et l'accompagnement de personnes confrontées à des difficultés spécifiques en vue de favoriser l'adaptation à la vie activé et l'aide à l'insertion sociale et professionnelle ou d'assurer des prestations de soins et de suivi médical.
Conformément aux dispositions de l'article L. 312-1 du code de l'action sociale et des familles, figurent notamment parmi ces établissements les « centres de soins, d'accompagnement et de prévention en addictologie » (CSAPA) dont la création constitue l'une des priorités du plan global de lutte contre les addictions annoncées par le Président de la République au mois d'avril 2006.
L'article 48 du présent projet de loi de financement constitue la traduction juridique concrète de la mise en oeuvre des CSAPA en prévoyant l'unification du régime juridique des centres spécialisés de soins aux toxicomanes (CSST) et des centres de cure ambulatoires en alcoologie (CCAA) .
Il accorde notamment aux gestionnaires des CSST et des CCAA un délai de trois ans à compter de la date de publication du présent projet de loi de financement pour demander l'autorisation en vue de la transformation de ces établissements en CSAPA.
Enfin, il permet également leur financement à compter du 1 er janvier 2007.
Votre rapporteur pour avis accueille favorablement ces dispositions de nature à permettre une prise en charge plus cohérente des différentes formes d'addiction toxicologique qui sont souvent des « poly-addictions ». Ainsi que le souligne l'exposé des motifs de cet article, il s'agit de permettre aux structures qui le souhaitent de développer une prise en charge multidisciplinaire et de diversifier l'offre pour une meilleure accessibilité des soins.
d) Le cas des travailleurs frontaliers occupés en Suisse et exemptés d'affiliation au régime suisse d'assurance maladie (article 32 bis)
L'Assemblée nationale a adopté un article 32 bis , à l'initiative de notre collègue député Bernard Accoyer, avec l'avis favorable de la commission des affaires culturelles, familiales et sociales et du gouvernement, visant à compléter les dispositions du II de l'article L. 380-3-1 du code de la sécurité sociale afin de prolonger la possibilité pour les travailleurs frontaliers occupés en Suisse d'exercer un droit d'option, limité au seul risque maladie pour les prestations en nature.
En effet, depuis l'entrée en vigueur de l'accord sur la libre circulation des personnes le 1 er juin 2002, un droit d'option, limité au risque maladie pour les prestations en nature, est offert à titre dérogatoire aux travailleurs frontaliers occupés en Suisse et aux titulaires de pension et rentes suisses ne résidant pas en Suisse, ainsi qu'à leurs ayants droit.
Dès lors, ces personnes peuvent demander à être exemptées de l'affiliation au régime fédéral suisse d'assurance maladie à condition de bénéficier d'une couverture maladie dans leur Etat de résidence.
Le II de l'article L. 380-3-1 du code de la sécurité sociale prévoit que, pendant une période transitoire se terminant au plus tard sept ans après la date d'entrée en vigueur de l'accord avec la Suisse, les intéressés peuvent cependant conserver un contrat d'assurance les couvrant en France, ainsi que leurs ayants droit pour le risque maladie. Avec ce dispositif, les assurés, au bénéfice d'un contrat d'assurance, relèveront automatiques du régime général de sécurité sociale sous critère de résidence.
Or, compte tenu de l'introduction de la libre circulation par étapes, et en cas de prolongation de l'accord de libre circulation entre la Suisse et la Communauté européenne en 2009, ce ne serait finalement qu'à partir du 1 er juin 2014, soit douze ans après sa date d'entrée en vigueur, que la liberté de circulation serait pleinement instaurée entre la Suisse et les pays signataires de l'accord.
L'article 32 bis , adopté par l'Assemblée nationale, vise à prendre en compte cette période de douze ans, date à laquelle la liberté de circulation entre la Suisse et les pays signataires de l'accord sera pleinement instaurée pour la mise en oeuvre du dispositif.
e) Un dispositif de consultation de prévention gratuite en faveur des personnes âgées (article 47)
L'article 47 du présent projet de loi de financement, modifié par l'Assemblé nationale à l'initiative de notre collègue député Yves Bur, rapporteur pour avis au nom de la commission des finances, vise à modifier les dispositions de l'article L. 322-3 du code de la sécurité sociale afin de permettre la prise en charge par l'assurance maladie, par le biais d'une extension du bénéfice de l'exonération du ticket modérateur, de la mise en place d'une unique consultation de prévention pour les personnes de plus de 70 ans .
Il s'agit, selon l'exposé des motifs de cet article, de tenir compte du plan de solidarité grand âge, présenté par le Premier ministre le 27 juin 2006, qui a décidé la mise en place d'une consultation de prévention gratuite, réalisée par un médecin généraliste formé à cet effet selon un protocole standardisé, pour toutes les personnes atteignant 70 ans pour le repérage précoce des troubles cliniques liés aux polypathologies dues au vieillissement.
En outre, il est précisé qu'à l'issue d'une phase d'expérimentation, cette consultation sera mise en place à partir du 1 er juillet 2007. Elle sera prise en charge intégralement par l'assurance maladie, ce qui représente un coût de l'ordre de 25 millions d'euros selon les informations communiquées par le gouvernement .
Votre rapporteur pour avis accueille favorablement les dispositions de cet article qui vont dans le sens d'un renforcement de la politique de prévention en faveur des personnes âgées .
Pour rendre le dispositif plus efficace, il vous proposera toutefois un amendement qui modifie le dispositif sur deux points :
- le premier visant à préciser que la consultation unique de prévention est destinée aux personnes atteignant l'âge de 70 ans dans l'année civile en cours et non pas, plus largement, aux personnes de plus de 70 ans ;
- le second afin de préciser que les personnes âgées de plus de 70 ans relevant d'un protocole de soins en cas d'affection de longue durée ne sont pas concernées par cette consultation de prévention puisqu'elles font déjà l'objet d'un examen spécial périodique par leur médecin traitant en vertu de l'article L. 324-1 du code de la sécurité sociale .
f) Le financement des divers fonds de l'assurance maladie (articles 49, 50 et 51)
(1) Le fonds pour la modernisation des établissements de santé publics et privés (FMESPP) (article 49)
(a) Les missions actuelles et les comptes du FMESPP
Le Fonds pour la modernisation des établissements de santé publics et privés (FMESPP) a été créé sous le nom de Fonds pour la modernisation des établissements de santé (FMES) par la loi n° 2000-1257 du 23 décembre 2000 de financement de la sécurité sociale pour 2001 (article 40 modifié).
Avant de financer des aides à l'investissement destinées à compenser les coûts induits par la modernisation des établissements de santé, ce dispositif a financé, à son origine, des mesures d'accompagnement social des opérations liées à cette modernisation, favorisant notamment la mobilité et l'adaptation des personnels.
Les missions du fonds ont progressivement été élargies puisqu'il participe au financement :
- des contrats d'amélioration des conditions de travail ayant fait l'objet d'un accord négocié entre les responsables d'établissements et les organisations syndicales
- des actions de modernisation sociale, notamment celles figurant dans le volet social des contrats d'objectifs et de moyens
- des aides individuelles destinées à favoriser la mobilité et l'adaptation des personnels des établissements engagés dans des opérations de recomposition et de modernisation
- des dépenses d'investissement et de fonctionnement des établissements de santé publics et privés et des groupements sanitaires, en particulier dans le cadre du Plan « Hôpital 2007 ».
Il finance par ailleurs les missions créées dans le cadre du plan « Hôpital 2007 » : la mission d'expertise et d'audit hospitaliers (MEAH), la mission tarification à l'activité (MT2A), la mission nationale d'appui à l'investissement (MAINH) et les missions nationales régionales ou interrégionales d'appui à l'investissement placées auprès des directeurs d'agence régionale de l'hospitalisation.
L'extension des missions du fonds a conduit à distinguer deux grands volets - le volet « ressources humaines » et le volet « investissement » - auxquels s'ajoutent l'appui à la modernisation et à la mise en oeuvre de la tarification à l'activité, l'appui aux autres actions de modernisation et le fonctionnement des missions « Hôpital 2007 ».
L'annexe 8 du présent projet de loi de financement de la sécurité sociale présente les comptes définitifs et prévisionnels du FMESPP pour 2005, 2006 et 2007, qui font apparaître un solde cumulé positif de plus de 200 millions d'euros en 2007 .
En outre, il faut préciser que la Caisse des dépôts et consignations, en tant que gestionnaire du fonds, met à la disposition du FMESPP des moyens en personnel, matériel, locaux et systèmes informatiques. En contrepartie de ses prestations, la CDC perçoit une rémunération représentant les frais engagés pour la gestion du fonds, de 750.000 euros en 2006 et de 800.000 euros prévus pour 2007.
(b) Les dispositions de l'article 49 du présent projet de loi de financement
L'article 49 du présent projet de loi de financement vise à préciser les missions assignées au FMESPP, d'une part, et à fixer le montant de la participation des régimes obligatoires d'assurance maladie au FMESPP pour 2007, d'autre part.
Ainsi le I de cet article modifie les dispositions de l'article 40 de la loi de financement de la sécurité sociale pour 2001 précitée afin de préciser et d'élargir les missions du fonds.
Le 1° propose une nouvelle rédaction du III de l'article 40 précité qui disposerait désormais que le FMESPP finance des dépenses d'investissement et de fonctionnement des établissements de santé et des groupements de coopération sanitaire au moyen de subventions ou d'avances remboursables, dans le cadre d'opérations de modernisation et de restructuration de ces établissements et groupements ou de réorganisation de l'offre de soins.
La nouveauté apportée par la rédaction ainsi proposée consiste dans la possibilité pour le fonds de verser des avances remboursables . En effet, ainsi que le souligne l'exposé des motifs de l'article 49 du présent projet de loi de financement, le financement de la création d'activités nouvelles et de certaines opérations d'investissement requiert souvent des subventions mais parfois simplement des avances sur les recettes d'activité qu'induiront le démarrage ou le développement de l'activité ou la mise en service d'un bâtiment ou d'un équipement. L'Etat ne disposant pas actuellement d'instrument financier permettant de faire ces avances, cette mission est confiée au FMESPP par le présent projet de loi de financement.
Le 2° a pour objet d'insérer après le III bis de l'article 40 précité deux nouveaux paragraphes, qui reprennent et complètent les dispositions figurant dans le III du même article, prévoyant le financement par le FMESPP des trois missions destinées à accompagner la mise en oeuvre du plan « Hôpital 2007 » .
Ainsi, le III ter prévoit que le fonds prend en charge les frais de fonctionnement d'une mission « chargée de concevoir les modalités de financement des activités de soins des établissements de santé » et de conduire les expérimentations visées à l'article L. 6122-19 du code de la santé publique (58), c'est-à-dire la mission nationale sur la tarification à l'activité (MT2A) .
De même, le premier alinéa du nouveau paragraphe III quater de l'article 40 précité prévoit que le fonds prend en charge les frais de fonctionnement d'une mission d'expertise et d'audit hospitaliers (MEAH) , placée auprès des ministres chargés de la santé et de la sécurité sociale, et chargée de procéder ou de faire procéder à des audits de la gestion et de l'organisation de l'ensemble des activités des établissements de santé et de diffuser auprès de ces établissements des références et recommandations de gestion hospitalière.
Le second alinéa de ce paragraphe dispose également que le fonds prend en charge les frais de fonctionnement d'une mission nationale d'appui à l'investissement (MAINH) , placée auprès du ministre chargé de la santé, et des missions régionales ou interrégionales d'appui à l'investissement placées auprès des directeurs d'ARH.
Les dispositions de ces deux derniers paragraphes sont ainsi identiques à celles qui sont actuellement prévues par la loi de financement de la sécurité sociale pour 2001.

Par coordination, le 4° du I du présent article complète le IV de l'article 40 précité afin de préciser que le montant de chaque subvention ou avance du fonds est arrêté par le directeur de l'ARH, dans la limite des montants régionaux arrêtés par le ministre chargé de la santé.
De même, par cohérence avec les dispositions introduites par le 1° du I du présent article, le 5° modifie la rédaction du paragraphe V de l'article 40 précité, afin de préciser que les ressources du FMESPP, qui sont constituées par une participation des régimes obligatoires d'assurance maladie, comprennent également le reversement des avances récupérables mentionnées au III.
Le 6° prévoit par ailleurs une ressource supplémentaire pour le fonds, en complétant le premier alinéa du même paragraphe V. Ainsi, en cas de fermeture définitive d'un établissement de santé privé, les fonds publics reçus par ces établissements devront désormais être reversés au FMESPP, et non plus à des collectivités publiques ou à d'autres établissements de santé .
Le II de l'article 49 du présent projet de loi de financement tend à supprimer les dispositions de l'article L. 6141-7-2 du code de la santé publique, tel qu'issu de l'ordonnance du 2 mai 2005, qui prévoyaient que les conseillers généraux des établissements de santé soient placés auprès du ministre de la santé dans le cadre d'une mission de coordination financée par le Fonds pour la modernisation des établissements de santé publics et privés (FMESPP). Désormais, le financement de la rémunération des conseillers généraux doit être intégralement pris en charge par l'établissement public national chargé de la gestion des personnels de direction de la fonction publique hospitalière, le centre de gestion national visé par l'article 39 quinquies du présent projet de loi de financement.
Le III a pour objet de modifier la rédaction de l'article L. 6161-3-2 du code la santé publique, par coordination avec les dispositions prévues par le 6° du I du présent article.
Enfin, le IV du présent article fixe à 376 millions d'euros pour l'année 2007 le montant de la participation des régimes obligatoires d'assurance maladie au financement du FMESPP, soit une augmentation d'environ 15 % par rapport à la dotation fixée pour 2006 à 327 millions d'euros .
(c) Les propositions de votre rapporteur pour avis
•
La diminution du montant de la
participation des régimes obligatoires d'assurance maladie au
financement du FMESPP pour 2007
Compte tenu, d'une part, des éléments relatifs aux comptes du FMESPP fournis par l'annexe 8 du présent projet de loi de financement qui font état d'un solde cumulé positif de l'ordre de 200 millions d'euros en 2007, d'autre part de la nécessité de rationaliser les coûts de fonctionnement des différentes missions financées par le fonds, votre rapporteur pour avis estime que le montant de la participation des régimes d'assurance maladie au financement du FMESPP pour 2007 fixé à 376 millions d'euros par le présent projet de loi de financement est surévalué .
C'est pourquoi, il vous proposera de réduire cette participation de 200 millions d'euros et de porter son montant à 176 millions d'euros pour 2007 .
•
L'affectation au FMESPP d'une partie
du produit de la cession du patrimoine des établissements de
santé
L'article 19 du présent projet de loi de financement dispose que les établissements de santé peuvent reverser à la CNAMTS une partie du produit net comptable des cessions de leurs terrains et bâtiments.
L'Assemblée nationale, à l'initiative de notre collègue député Pierre-Louis Fagniez, rapporteur du présent projet de loi pour les recettes et l'équilibre général au nom de la commission des affaires culturelles, familiales et sociales, a précisé que ce versement était effectué « en vue de contribuer au financement des investissements hospitaliers ».
L'exposé des motifs de cet article indique qu'« une première tranche de cession de 115 millions d'euros est prévue », tandis que l'annexe 9 au présent projet de loi de financement comptabilise la totalité de cette somme en mesures nouvelles au profit de la CNAMTS.
Votre rapporteur pour avis souhaite faire deux observations :
- d'une part, le tableau figurant en annexe 9 du présent projet de loi surévalue les produits revenant à la CNAMTS , pour deux raisons : la première tient au fait qu'il n'est pas possible de comptabiliser la totalité des produits de cession au profit de la CNAMTS, l'article 19 prévoyant que seul une partie peut lui revenir. Le ministère de la santé et des solidarités a alors indiqué à votre rapporteur pour avis que le produit net des cessions atteindrait au moins 150 millions d'euros, ce qui signifie que les trois quarts des produits de cessions seraient transférés à la CNAMTS. Or, et c'est la seconde raison, plus prosaïque, aucun établissement de santé n'aura intérêt à transférer une partie du produit de ses cessions d'actifs, alors qu'il pourrait en conserver la totalité pour se moderniser. L'article 19 semble à cet égard être dénué de toute portée effective ;
- d'autre part, en dépit de la précision apportée par l'Assemblée nationale, il n'apparaît pas satisfaisant de transférer le produit des cessions à la CNAMTS , sans autre garantie sur le mécanisme de suivi de ces produits, alors qu'existe par ailleurs un fonds pour la modernisation des établissements de santé publics et privés (FMESPP).
Votre rapporteur pour avis partage l'objectif de péréquation ou de mutualisation de moyens qui sous-tend cet article , et ce d'autant plus qu'il a pu constater que, si certains établissements rencontrent des difficultés budgétaires, le bilan des établissements de santé au 31 décembre 2005 fait apparaître un excédent comptable de 184,98 millions d'euros au total et des réserves globales de 9,62 milliards d'euros, dont 6,68 milliards d'euros d'excédents affectés à l'investissement hospitalier et 2,73 milliards d'euros de réserves de trésorerie.
S'inspirant du dispositif d'intéressement appliqué au budget de l'Etat pour les cessions du patrimoine immobilier, il vous proposera donc de réécrire cet article, afin de prévoir que les établissements de santé verseront à l'avenir 25 % du produit net comptable des cessions de leur terrain et bâtiments au FMESPP, en vue de contribuer au financement des investissements hospitaliers. Un droit d'opposition serait toutefois laissé aux établissements de santé, qui entraînerait alors l'ouverture de négociations avec l'agence régionale de l'hospitalisation concernée.
(2) Le fonds d'aide à la qualité des soins de ville (FAQSV) (articles 4 et 50)
(a) Les missions et les comptes du FAQSV
Le fonds d'aide à la qualité des soins de ville a été créé, pour une durée de huit ans à compter du 1 er janvier 1999, au sein de la CNAMTS, par l'article 25 de la loi de financement de la sécurité sociale pour 1999. L'article 33 de la loi de financement de la sécurité sociale pour 2005 avait prolongé d'une année la durée de vie de ce fonds, ainsi portée de huit à neuf ans, jusqu'au 31 décembre 2007.
Les modalités d'organisation et de fonctionnement de ce fonds ont fait l'objet du décret n° 99-940 du 12 novembre 1999.
Ses ressources proviennent de l'assurance maladie et sont fixées annuellement dans le cadre de la loi de financement de la sécurité sociale en fonction des besoins du fonds.
|
Le rôle du Fonds d'aide à la qualité des soins de ville (FAQSV) Le FAQSV a pour rôle de soutenir des projets innovants en matière de qualité et de coordination des soins de ville . A ce titre, le fonds finance des actions concourant à l'amélioration de la qualité et de la coordination des soins dispensés en ville , par l'octroi d'aides à des professionnels de santé exerçant en ville ou à des regroupements de ces mêmes professionnels, et, le cas échéant, d'aides au développement de nouveaux modes d'exercice et de réseaux de soins liant des professionnels de santé exerçant en ville à des établissements de santé. En outre, par l'octroi d'aides aux organismes concernés, il finance des actions concourant à l'amélioration de la qualité et de la coordination des soins dispensés en ville dans le cadre de centres de santé. Le fonds peut également contribuer au financement des aides aux professionnels de santé, autres que des médecins, en vue de faciliter leur installation dans des zones rurales ou urbaines où est constaté un déficit en matière d'offres de soins . L'article 48 de la loi de financement de la sécurité sociale pour 2003 14 ( * ) a étendu les missions du FAQSV au financement des actions d'évaluation des pratiques professionnelles des médecins libéraux organisées par les unions régionales de médecine libérale (URML). En outre l'article 47 de la loi de financement de la sécurité sociale pour 2004 15 ( * ) a étendu les missions du FAQSV définies par l'article 25 de la loi de financement de la sécurité sociale pour 1999 précitée en vue du financement des infrastructures relatives au partage des données médicales, à travers l'expérimentation à compter de 2004 et jusqu'au 31 décembre 2006, de la mise en oeuvre d'outils nécessaires à l'hébergement et au partage entre professionnels de santé des données médicales informatisées, dans quatre régions pilotes. Enfin, l'article 60 de la loi de financement de la sécurité sociale pour 2006 16 ( * ) a étendu les missions du FAQSV en prévoyant que, d'une part, jusqu'au 31 décembre 2006, il peut contribuer à la mise en oeuvre du dossier médical personnel au sens des articles L. 161-36-1 et suivants du code de la sécurité sociale, d'autre part, il peut attribuer des aides pour le financement des structures participant à la permanence des soins , notamment des maisons médicales, et contribuer au financement de toute action visant à favoriser une bonne répartition des professionnels de santé sur le territoire. |
L'annexe 8 du présent projet de loi de financement présente l'évolution des dépenses et recettes du FAQSV depuis 2002.
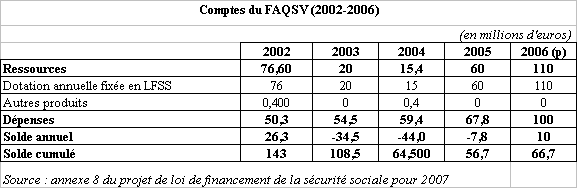
(b) Les dispositions du présent projet de loi de financement
Le présent projet de loi de financement contient deux types de dispositions relatives au FAQSV.
En premier lieu, l'article 4 du présent projet de loi de financement vise à modifier les dispositions de l'article 60 de la loi de financement de la sécurité sociale pour 2006 précité afin de rectifier, pour 2006 :
- le montant maximal de dépenses autorisé, initialement fixé à 165 millions d'euros et abaissé par le présent projet de loi de financement de la sécurité sociale à 115 millions d'euros, soit une baisse de 50 millions d'euros ;
- la dotation du fonds, initialement fixée à 110 millions d'euros et abaissé par le présent projet de loi de financement à 60 millions d'euros, soit une baisse de 50 millions d'euros.
Ainsi que le rappelle l'exposé des motifs de cet article, le gouvernement avait annoncé le 5 septembre 2006 des économies sur le FAQSV à hauteur de 50 millions d'euros, compte tenu de la sous-consommation de crédits . D'après les informations fournies à votre rapporteur pour avis, la sous-consommation des crédits porte notamment sur les actions en faveur de la mise en oeuvre du dossier médical personnel (DMP) puisque sur les 92,5 millions d'euros dédiés initialement à son financement en 2006, les sommes accordées au titre de la première tranche n'ont été que de 57 millions d'euros . Preuve, s'il en était besoin, que la politique gouvernementale en faveur de la mise en oeuvre du DMP a pris beaucoup de retard, au point d'être aujourd'hui enlisée.
En second lieu, l'article 50 du présent projet de loi de financement propose :
- de prolonger jusqu'au 31 décembre 2007 , la possibilité pour le FAQSV de contribuer aux expérimentations d'une offre d'hébergement des données de santé des assurés sociaux permettant le partage de données médicales ainsi qu'à la mise en oeuvre du DMP ;
- de fixer, pour 2007, le montant maximal des dépenses du fonds à 195 millions d'euros et sa dotation à 178 millions d'euros au titre de l'exercice 2007.
(c) La position de votre rapporteur pour avis
Au vu des comptes précités du FAQSV, votre rapporteur pour avis constate, d'une part, qu'en moyenne, entre 2002 et 2005, les dépenses du fonds ont été de l'ordre de 60 millions d'euros par an, d'autre part, que le montant du solde cumulé du fonds en 2006 s'élèverait à 66,7 millions d'euros.
Si l'on fait l'hypothèse d'une norme de dépense équivalente en 2006 à celle constatée en moyenne sur les quatre dernières années, soit 60 millions d'euros, et en tenant compte de la dotation rectifiée du fonds pour 2006 fixée à 60 millions d'euros par le présent projet de loi de financement, votre rapporteur pour avis en arrive à la conclusion que la dotation du fonds prévue par l'article 50 du présent projet de loi de financement au titre de l'exercice 2007 (178 millions d'euros) est manifestement surévaluée. Il vous proposera donc d'abaisser cette dotation, ainsi que le plafond de dépenses du fonds fixés par le présent projet de loi de financement, de 50 millions d'euros, ce qui constitue une réduction minimale .
(3) La création du fonds de prévention des risques sanitaires (article 51)
(a) Les dispositions de l'article 51 : la création d'un établissement public national
L'article 51 du présent projet de loi de financement vise, dans son paragraphe I , à insérer trois nouveaux articles dans le code de la santé publique dans le but de créer un nouvel établissement public national, dénommé « fonds de prévention des risques sanitaires » .
Ainsi, le nouvel article L. 3110-5-1 du code de la santé publique prévoit la mise en place du fonds de prévention des risques sanitaires qui finance la prévention des risques sanitaires exceptionnels, notamment l'achat, le stockage et la livraison de produits destinés à la prophylaxie ou au traitement d'un grand nombre de personnes exposées à une menace sanitaire grave, quelles que soient son origine ou sa nature . Cet article précise également que ce fonds est un établissement public de l'Etat administré par un conseil d'administration constitué de représentants de l'Etat.
Le nouvel article L. 3110-5-2 décrit les dépenses de ce fonds qui sont constituées par :
- la prise en charge, dans la limite des crédits disponibles, des dépenses de prévention des risques sanitaires exceptionnels notamment l'achat, le stockage et la livraison de produits destinés à la prophylaxie ou au traitement d'un grand nombre de personnes exposées à une menace sanitaire grave, quelles que soient son origine ou sa nature. En outre, il est précisé que les produits et traitements achetés pour la réalisation de ces mesures sont la propriété de l'Etat qui est l'autorité adjudicatrice des marchés. Le fond effectue l'ordonnancement et le paiement de la dépense ;
- les frais de gestion administrative du fonds.
Le nouvel article L. 3110-5-3 prévoit que les recettes du fonds sont constituées par :
- une contribution à la charge des régimes obligatoires d'assurance maladie dont le montant est fixé chaque année par arrêté conjoint des ministres chargés de la santé, de la sécurité sociale et du budget, répartie entre les régimes selon les règles définies par l'article L. 174-2 du code de la sécurité sociale ;
- des subventions de l'Etat ;
- des produits financiers ;
- des dons et legs.
Le paragraphe II de l'article 51 du présent projet de loi de financement prévoit qu' à titre transitoire et jusqu'à une date fixée par arrêté des ministres chargés de la santé, de la sécurité sociale et du budget, le Fonds de solidarités vieillesse est chargé de la gestion du fonds de prévention des risques sanitaires .
(b) L'obligation faite au gouvernement par le Conseil constitutionnel de renoncer au recours au fonds de concours
Jusqu'en 2006, le financement des mesures de prévention de risque sanitaires graves était assuré, soit par le budget de l'Etat, soit par le biais d'un fonds de concours créé par l'Etat (article 42 de la loi de financement de la sécurité sociale pour 2002 17 ( * ) ) et consacré à « l'achat, [au] stockage et [à] la livraison de produits destinés à la prophylaxie ou aux traitements d'un grand nombre de personnes exposées à une menace sanitaire grave, quelle que soit son origine ou sa nature » 18 ( * ) .
Chaque année, depuis 2002, le montant de la contribution des régimes obligatoires d'assurance maladie à ce fonds de concours était fixé en loi de financement de la sécurité sociale.

Il faut noter que, pour 2006, le ministre de la santé et des solidarités avait annoncé, au moment de l'examen du projet de loi de financement de la sécurité sociale pour 2006, que le financement de l'assurance maladie serait « accompagné d'un effort supplémentaire conséquent du budget de l'Etat ».
Il avait notamment « annoncer que, d'ici la fin de l'année, des crédits complémentaires seront mobilisés sur le budget de l'Etat à hauteur de 177 millions d'euros (...) afin de permettre aux pouvoirs publics de mettre en oeuvre au plus tôt les mesures de protection complémentaires nécessitées par l'actualisation du plan grippe aviaire ». Il avait, en outre, indiqué que ce financement complémentaire abonderait les crédits du programme « Veille et sécurité sanitaire » de la mission interministérielle « Sécurité sanitaire ». Votre rapporteur pour avis constate, qu'au jour d'aujourd'hui, des crédits supplémentaires de 150 millions d'euros ont été inscrits sur le programme « Veille et sécurité sanitaires » de la mission « Sécurité sanitaire » au titre de la lutte contre la pandémie grippale.
La création d'un établissement public de l'Etat, dénommé fonds de prévention des risques sanitaires par l'article 51 du présent projet de loi de financement résulte de la décision du Conseil constitutionnel sur la loi de financement de la sécurité sociale pour 2006 19 ( * ) qui avait mis fin, pour l'avenir, à la possibilité d'une contribution de l'assurance maladie, par le biais d'un fonds de concours, au financement du plan gouvernemental de prévention et de lutte contre la pandémie grippale .
En effet, se saisissant d'office des articles 5 et 64 de la loi de financement de la sécurité sociale pour 2006 20 ( * ) , le Conseil constitutionnel a relevé que les dispositions de ces articles n'étaient pas conformes à la règle, fixée par l'article 17 de la loi organique du 1 er août 2001 relative aux lois de finances (LOLF) 21 ( * ) selon laquelle les versements aux fonds de concours ont un caractère volontaire .
Le Conseil constitutionnel a, en effet, estimé que la participation de l'assurance maladie au fonds de concours précité n'entrait pas dans le cadre des dispositions de l'article 17 de la LOLF et qu'un tel prélèvement, en raison de son caractère obligatoire, ne figurait pas parmi les recettes qui peuvent abonder un fonds de concours.
Toutefois, considérant que l'intérêt général de valeur constitutionnelle qui s'attache à la protection sanitaire de la population justifie que la participation de l'assurance maladie au fonds de concours, nécessaire en 2005 et 2006 à la mise en oeuvre des actions de prévention en cause, se poursuive jusqu'à la fin de l'année 2006, le Conseil constitutionnel a jugé que la méconnaissance, par les articles 5 et 64 de la loi déférée, des dispositions de la LOLF ne conduisait pas, en l'état, à les déclarer contraires à la Constitution .
Il a cependant validé ces articles sous la réserve que le financement de ces actions soit mis en conformité, à compter de l'année 2007, avec les nouvelles prescriptions organiques qui régissent les procédures comptables particulières d'affectation de recettes . Dès lors, il semble qu'à défaut d'une mise en conformité des modalités de financement du plan gouvernemental avec les dispositions de la LOLF, « la censure serait inévitable lors de l'examen de la prochaine loi de financement de la sécurité sociale » 22 ( * ) .
Dès lors, se posait la question de savoir quelle serait la solution juridique retenue par le gouvernement pour se mettre en conformité avec les dispositions organiques évoquées par le Conseil constitutionnel.
Dans le présent projet de loi de financement, le gouvernement a opté pour la création d'un établissement public dédié à ce financement .
Toutefois, votre rapporteur pour avis rappellera ici que, dans son avis du 5 mai 2006 sur le programme « Veille et sécurité sanitaire », le comité interministériel d'audit des programmes ( CIAP) avait préconisé la budgétisation du fonds de concours relatif à la participation de l'assurance maladie à l'achat, au stockage et à la livraison des traitements pour les pathologies résultant d'actes terroristes ou de menaces sanitaires graves. Il avait, en effet, estimé que ce fonds constituait l'instrument financier majeur mobilisé par le responsable de programme pour la gestion des crises sanitaires en France alors même qu'au moment du vote des crédits du programme, le Parlement ne disposait que d'une valeur indicative du niveau de la dotation annuelle attendue. Dès lors, le CIAP avait souligné que cette situation privait le programme budgétaire de son élément de signification essentiel .
(c) La position de votre rapporteur pour avis
Votre rapporteur pour avis estime que les dispositions de l'article 51 du présent projet de loi de financement ont le mérite de sécuriser le financement du plan gouvernemental de protection contre un risque de pandémie de grippe d'origine aviaire.
Toutefois, ces dispositions ne règlent pas la question de la clarification du financement de ce plan entre l'assurance maladie et l'Etat. En effet, ainsi qu'il l'avait déjà souligné dans son rapport pour avis sur le projet de loi de financement de la sécurité sociale pour 2006 23 ( * ) , si l'assurance maladie peut légitimement être mobilisée pour financer des mesures de prévention et de protection de la population face à un risque de pandémie grippale, elle ne saurait supporter seule cette fonction . Il est, en effet, indispensable que l'Etat participe également au financement de ses mesures au titre de ses fonctions régaliennes en matière de santé publique.
Or, d'après les informations recueillies par votre rapporteur pour avis, les recettes du nouveau fonds de prévention des risques sanitaires pour 2007 seraient constituées uniquement d'une contribution des régimes obligatoires d'assurance maladie, à hauteur de 175 millions d'euros, tandis que l'Etat ne verserait aucune subvention à ce fonds .
En tout état de cause, votre rapporteur pour avis vous proposera trois modifications à l'article 51 du présent projet de loi de financement :
- un amendement tendant à préciser que le fonds est un établissement public administratif , car le texte actuel ne le qualifie pas ;
- un amendement visant à modifier la composition du conseil d'administration de ce fonds en précisant qu'il est constitué à parité de représentants de l'Etat et de représentants des régimes obligatoires d'assurance maladie ;
- un amendement visant à préciser que le montant de la contribution des régimes obligatoires d'assurance maladie au fonds est fixé chaque année par la loi de financement de la sécurité sociale et non par arrêté conjoint des ministres chargés de la santé, de la sécurité sociale et du budget.
B. LA BRANCHE VIEILLESSE
1. L'objectif de dépenses de la branche pour 2007 : des prévisions optimistes
La situation générale de l'évolution des comptes ayant déjà été présentée précédemment, votre rapporteur pour avis se bornera ici à commenter l'objectif de dépenses de la branche. Le graphique qui suit retrace l'évolution de l'objectif de dépenses de la branche depuis 2005. Il montre que les dépenses se sont toujours révélées supérieures aux prévisions initiales.
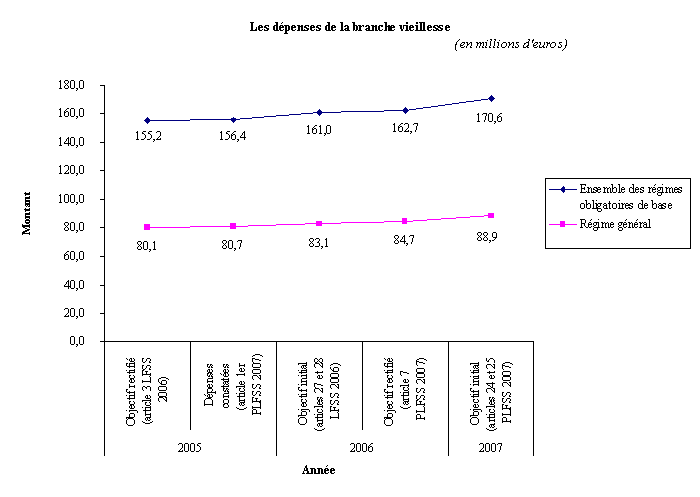 Source : commission
des finances du Sénat
Source : commission
des finances du Sénat
Les articles 24 et 25 , ainsi que l'article 59 , du présent projet de loi de financement fixent les objectifs de dépenses de la branche vieillesse pour 2007 à :
- 170,6 milliards d'euros pour l'ensemble des régimes obligatoires de base de sécurité sociale, soit une augmentation de près de 4,9 % par rapport à l'objectif révisé pour 2006 ;
- 88,9 milliards d'euros pour le seul régime général de la sécurité sociale, soit une augmentation de près de 5 % par rapport à l'objectif révisé pour 2006.
Dans son rapport de septembre 2006, la commission des comptes de la sécurité sociale indique que la progression des prestations versées par la CNAV, retracée dans le graphique ci-dessus, est très sensible aux hypothèses retenues, qui intègrent :
- une augmentation moins forte qu'en 2006 du coût de la mesure de retraite anticipée, qui ne contribuerait à la croissance des prestations qu'à hauteur de 0,3 point. Mme Danièle Karniewicz, présidente du conseil d'administration de la CNAV, a précisé devant nos collègues de la commission des affaires sociales que « le nombre des nouveaux bénéficiaires de la mesure des carrières longues tend tout juste à se stabiliser, mais à un niveau très élevé : 102.000 en 2005, 105.000 en 2006 et probablement 95.000 en 2007 » 24 ( * ) ;
- une croissance des prestations amortie par les effets du « plan seniors ».
Le rapport précise que si les nouveaux retraités quittaient le travail un mois plus tôt ou plus tard que prévu, la masse des prestations versées augmenterait ou diminuerait de 350 millions d'euros.
Cette prévision paraît donc optimiste, ainsi que l'a relevé Mme Danièle Karniewicz devant nos collègues de la commission des affaires sociales : « les prévisions de déficit du régime général pour 2007 reposent sur l'idée d'une modification substantielle des comportements des assurés sociaux, en réponse à la mise en oeuvre du plan national d'action en faveur des seniors : on suppose que 40.000 personnes choisiraient, dès l'année prochaine, de repousser la date de leur départ à la retraite, ce qui n'est pas avéré » 25 ( * ) .
2. Le Fonds de solidarité vieillesse : une situation qui s'améliore en flux mais qui reste très préoccupante en stock
a) Un déficit annuel en baisse
Le Fonds de solidarité vieillesse (FSV) voit sa situation s'améliorer en flux, même si celle-ci reste nettement déficitaire, comme le montre le tableau suivant :

Les articles 1 er , 3 et 26 du présent projet de loi de financement ont notamment pour objet d'approuver les tableaux d'équilibre (recettes, dépenses et solde) du FSV, respectivement pour les années 2005, 2006 et 2007. Votre rapporteur pour avis regrette l'imprécision de ces tableaux d'équilibre , les sommes étant présentées en milliards d'euros. Il relève au demeurant que la règle d'arrondis n'est pas toujours appliquée de la même manière , ce qui peut amener une vision faussée des données .
S'agissant de l'année 2007, le solde est arrondi à 0,6 milliard d'euros, dans le présenté à l'article 26 du présent projet de loi de financement : l'annexe 9 au présent projet de loi de financement intègre une amélioration des recettes de 73 millions d'euros par rapport aux données de la commission des comptes, ce qui ramènerait le déficit du FSV à 591 millions d'euros. En revanche, l'annexe B au présent projet de loi de financement, dans son scénario économique « bas », présente un déficit arrondi à 0,7 milliard d'euros, ce qui n'est pas cohérent avec les autres données du présent projet de loi de financement. En conséquence, votre rapporteur pour avis vous proposera de la rectifier.
Il convient de rappeler que la situation du FSV est dépendante de la situation économique, et en particulier de l'évolution du chômage : la commission des comptes de la sécurité sociale prévoit ainsi que les dépenses se stabiliseraient en raison de la baisse du chômage et du ralentissement de la progression du coût d'un chômeur en raison d'une revalorisation du SMIC horaire plus faible en 2006 qu'en 2005.
De plus, il faut souligner que la situation déficitaire du FSV rejaillit sur la CNAVTS, qui doit supporter les charges de trésorerie qu'impliquent les retards de paiement de la part du FSV.
b) Un déficit cumulé qui continue de croître et place le FSV dans une situation préoccupante
Si la réduction du déficit annuel du FSV constitue une donnée satisfaisante, ceci ne parvient toutefois à éclaircir totalement l'horizon du fonds, comme le montre le graphique suivant, qui met en parallèle les évolutions du solde et du solde cumulé du FSV de 2000 à 2010.
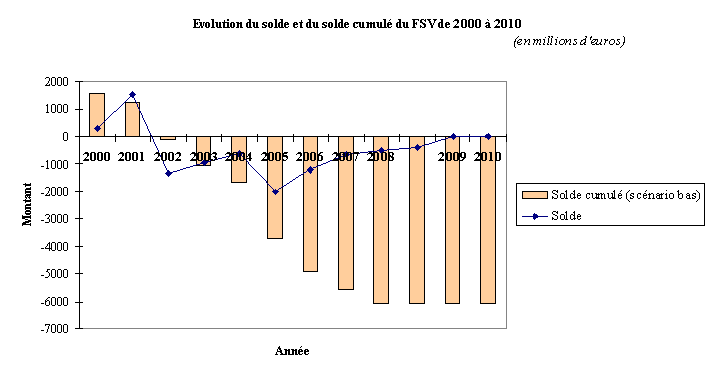 Source : commission
des finances du Sénat, d'après les rapports de la commission des
comptes de la sécurité sociale pour la période 2000-2007,
d'après l'annexe B au présent projet de loi de financement de la
sécurité sociale (scénario économique bas) pour les
années 2008 à 2010.
Source : commission
des finances du Sénat, d'après les rapports de la commission des
comptes de la sécurité sociale pour la période 2000-2007,
d'après l'annexe B au présent projet de loi de financement de la
sécurité sociale (scénario économique bas) pour les
années 2008 à 2010.
Ainsi qu'il est précisé, ce graphique retient, pour les années 2008 à 2010, les prévisions présentées dans le cadre du scénario économique bas dans l'annexe B au présent projet de loi de financement. La différence avec le scénario économique haut, également présenté dans cette annexe, est minime et porte uniquement sur les années 2007 (600 millions d'euros de déficit au lieu de 700 millions d'euros) et 2008 (400 millions d'euros au lieu de 500 millions d'euros).
Dans les deux scénarios économiques retenus, le FSV serait à l'équilibre en 2010. Votre rapporteur pour avis observe que cette identité de situation en dépit de deux situations économiques différentes est étrange, dans la mesure où le FSV est particulièrement sensible, tant en recettes qu'en dépenses, à la conjoncture économique.
Cette présentation amène à s'interroger sur les hypothèses retenues pour élaborer ces projections pluriannuelles.
Votre rapporteur pour avis observe, par ailleurs, que, dans le scénario économique haut, présenté dans l'annexe B précitée, le FSV ne devrait pas être à l'équilibre, mais excédentaire : le tableau annexé au présent projet de loi de financement est donc inexact et votre rapporteur pour avis vous proposera de le rectifier. Il regrette toutefois la légèreté avec laquelle ces tableaux d'équilibre ont été conçus, compte tenu des erreurs y figurant s'agissant des données relatives au FSV.
3. Le Fonds de réserve pour les retraites
Le Fonds de réserve pour les retraites (FRR) a été créé par la loi n° 98-1194 du 23 décembre 1998 de financement de la sécurité sociale pour 1999. Il a d'abord été géré par le FSV au sein d'une section comptable spécifique, avant que la loi n° 2001-624 du 17 juillet 2001 portant diverses dispositions d'ordre social ne le transforme, à compter du 1 er janvier 2002, en établissement public de l'Etat à caractère administratif . Toutefois, dans l'attente de la constitution effective du fonds, et conformément à la loi, le FSV a continué, de manière transitoire et pour le compte du fonds, à gérer et à recueillir les recettes du FRR jusqu'au 30 juin 2002. Dans ce cadre, le FSV avait été autorisé à placer les recettes du FRR sur un compte de dépôt rémunéré au Trésor 26 ( * ) .
La mission « principale » du FRR consiste à gérer les sommes qui lui sont affectées et mises en réserve jusqu'en 2020, pour permettre ensuite de lisser jusqu'en 2040 l'évolution des taux de cotisation aux régimes éligibles au fonds , c'est-à-dire le régime général (CNAVTS), le régime des salariés agricoles, financièrement intégré au régime général, le régime des artisans (CANCAVA) et le régime des industriels et commerçants (ORGANIC), en application des articles L. 222-1 et L. 621-3 du code la sécurité sociale.
En outre, la loi de financement de la sécurité sociale pour 2005 lui a confié la mission de gérer, pour le compte de la CNAVTS, 40 % de la soulte (3,06 milliards d'euros) versée par la Caisse nationale des industries électriques et gazières (CNIEG), en contrepartie de l'adossement du régime des IEG au régime général.
La direction du fonds est assurée par un directoire composé de trois membres, présidé par le directeur général de la Caisse des dépôts et consignations, et un conseil de surveillance composé de 20 membres. La gestion administrative du fonds est assurée par la Caisse des dépôts et consignations, sous l'autorité du directoire. La gestion financière est confiée par appel d'offres à des établissements financiers.
a) Des réserves qui devraient croître en 2007 jusqu'à 26,24 milliards d'euros
(1) 1,6 milliard d'euros de recettes en 2006 et 2007
L'article 6 du présent projet de loi de financement de la sécurité sociale fixe à 1,6 milliard d'euros les prévisions rectifiées de recettes du FRR pour 2006 (au lieu des 1,4 milliard d'euros prévus par l'article 30 de la loi de financement de la sécurité sociale pour 2006 27 ( * ) ). L'article 6 précité est moins précis que l'article 30 précité de la loi de financement de la sécurité sociale pour 2006, qui, comme le fait l'article 27, précisait les recettes par catégories. Cette remarque faite, la présentation en milliards d'euros retenue dans le projet de loi de financement de la sécurité sociale empêche de disposer d'une vision claire des sommes en jeu.
L'annexe 8 au présent projet de loi de financement est heureusement plus précise et permet de constater que les recettes du FRR devraient s'élever à 1.568 millions d'euros : 1.566 millions d'euros résultant de la fraction de 65 % du produit du prélèvement social de 2 % sur les revenus du capital et les produits de placement et 2 millions d'euros au titre de la contribution de 8,2 % sur la part de l'abondement de l'employeur supérieur à 2.300 euros au plan partenarial d'épargne salariale volontaire (PPESV) et des montants d'intéressement et de participation non réclamés par les salariés et reçus par la caisse des dépôts et consignations au terme du délai de prescription trentenaire.
Il convient de préciser que ces sommes ne correspondent pas à celles figurant dans le rapport présenté devant la commission des comptes de la sécurité sociale en septembre 2006, qui prévoyaient des recettes de 1.500 millions d'euros. Les services de la direction de la sécurité sociale ont indiqué à votre rapporteur pour avis qu'ils avaient révisé à la hausse les recettes liées au prélèvement social de 2 %.
L'article 27 du présent projet de loi de financement de la sécurité sociale, retient le même montant de recettes qu'en 2006, soit 1,6 milliard d'euros. L'annexe 8 précise que cette somme devrait s'élever à 1601,5 millions d'euros , correspondant à : 1.581,5 millions d'euros au titre du prélèvement social de 2 % et 20 millions d'euros au titre d'une nouvelle recette affectée par l'article 15 du présent projet de loi de financement, à savoir les sommes inscrites sur des contrats de vie en déshérence.
(2) L'article 15 du présent projet de loi de financement prévoit d'affecter au FRR les sommes inscrites sur les contrats de vie en déshérence
(a) Le dispositif proposé
L'article 15 du présent projet de loi de financement de la sécurité sociale modifie tout d'abord l'article L. 1126-1 du code général de la propriété des personnes publiques , qui dispose que sont acquis à l'Etat, à moins qu'il ne soit disposé de ces biens par des lois particulières :
- le montant des coupons, intérêts ou dividendes, atteints par la prescription quinquennale ou conventionnelle et afférents à des actions, parts de fondateur, obligations ou autres valeurs mobilières négociables, émises par toute société commerciale ou civile ou par toute collectivité privée ou publique ;
- les actions, parts de fondateur, obligations et autres valeurs mobilières des mêmes collectivités, lorsqu'elles sont atteintes par la prescription trentenaire ou conventionnelle ;
- les dépôts de sommes d'argent et, d'une manière générale, tous avoirs en espèces dans les banques, les établissements de crédit et tous autres établissements qui reçoivent des fonds en dépôt ou en compte courant, lorsque ces dépôts ou avoirs n'ont fait l'objet de la part des ayants droit d'aucune opération ou réclamation depuis trente années ;
- les dépôts de titres et, d'une manière générale, tous avoirs en titres dans les banques et autres établissements qui reçoivent des titres en dépôt ou pour tout autre cause lorsque ces dépôts ou avoirs n'ont fait l'objet, de la part des ayants droit, d'aucune opération ou réclamation depuis trente années.
Il ajoute un alinéa à l'article L. 1126-1 précité, en prévoyant que seront désormais acquis à l'Etat, à moins qu'il ne soit disposé de ces biens par des lois particulières, « les sommes dues au titre de contrats d'assurance sur la vie comportant des valeurs de rachat ou de transfert et n'ayant fait l'objet, à compter du décès de l'assuré ou du terme du contrat, d'aucune demande de prestation auprès de l'organisme d'assurance depuis trente années ».
Le III de cet article complète la liste des ressources du FRR, fixée par l'article L. 135-7 du code de la sécurité sociale, afin de préciser que ces sommes lui reviennent, et non au budget général de l'Etat. Contrairement à ce qui était envisagé dans le texte initial du gouvernement 28 ( * ) , l'Assemblée nationale , à l'initiative de nos collègues Pierre-Louis Fagniez et Yves Bur, respectivement rapporteur pour les recettes et l'équilibre général au nom de la commission des affaires culturelles, familiales et sociales et rapporteur pour avis au nom de la commission des finances, a prévu que ces sommes seront gérées de la même manière que les autres avoirs du fonds.
Cet article procède, en outre, à une modification de coordination au sein de l'article L. 2222-21 du code général de la propriété des personnes publiques , qui dispose que les agents désignés par l'autorité administrative compétente ont droit de prendre communication au siège des banques, établissements ou collectivités mentionnés dans l'article L. 1126-1 précité, ou dans leurs agences ou succursales, de tous registres, délibérations et documents quelconques pouvant servir au contrôle des sommes ou titres à remettre à l'Etat.
Il modifie également les articles L. 114-1 du code des assurances, L. 932-13 du code de la sécurité sociale et L. 221-11 du code de la mutualité, afin de prévoir que pour les contrats d'assurance sur la vie , par dérogation au principe qui veut que le délai de prescription des contrats ne court, en cas de sinistre, que du jour où les intéressés en ont eu connaissance, s'ils prouvent qu'ils l'ont ignoré jusque là, les actions du bénéficiaire sont prescrites au plus tard par trente ans à compter du décès de l'assuré ou, dans le cas des contrats gérés par des mutuelles ou des institutions de prévoyance, du décès du membre participant.
Le IV de cet article précise que les dispositions de cet article s'appliquent aux contrats d'assurance sur la vie en cours, comportant des valeurs de rachat ou de transfert et n'ayant fait l'objet, à compter du décès de l'assuré ou du terme du contrat, d'aucune demande de prestation à la date de publication de la loi de financement de la sécurité sociale pour 2007.
(b) Une évaluation aléatoire des recettes
Le présent projet de loi de financement de la sécurité sociale évalue à 20 millions d'euros le montant, en 2007, des avoirs en déshérence pouvant revenir au FRR. Il convient toutefois de relever que ce chiffrage est très approximatif , ainsi que l'ont confirmé à votre rapporteur pour avis les services du ministère de la santé et des solidarités.
L'exposé des motifs du présent projet de loi indique que le montant des avoirs d'assurance vie en déshérence pourrait être compris entre un et deux milliards d'euros. Notre collègue Philippe Marini évoquait un stock pouvant s'élever de 150.000 à 170.000 contrats d'assurance vie en situation de déshérence, pour un montant cumulé qui se chiffrerait alors en milliards d'euros 29 ( * ) .
Votre rapporteur pour avis souhaite que le gouvernement , à l'occasion de l'examen du présent projet de loi de financement, précise les données dont il dispose pour aboutir à ce chiffrage .
(3) Les réserves du fonds devraient atteindre 26,24 milliards d'euros fin 2007
L'annexe 8 au présent projet de loi de financement de la sécurité sociale prévoit que les réserves du FRR, hors soulte des industries électriques et gazières 30 ( * ) et hors plus-values latentes, atteindront 23,49 milliards d'euros à la fin 2006 et 26,24 milliards d'euros fin 2007 , comme le retrace le tableau qui suit, qui présente les comptes du FRR :
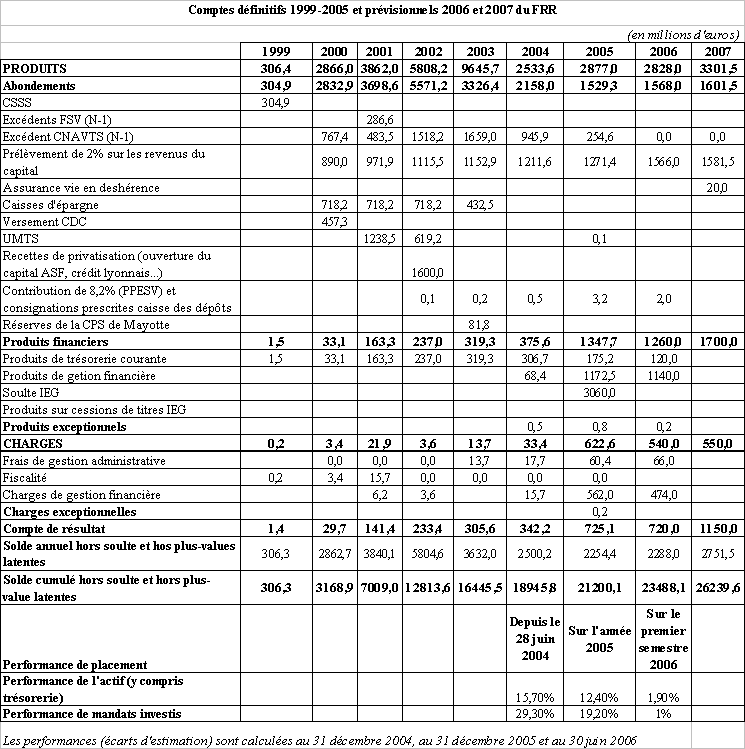 Source : annexe 8 au
projet de loi de financement de la sécurité sociale pour
2007
Source : annexe 8 au
projet de loi de financement de la sécurité sociale pour
2007
On relèvera que, pour la première fois en 2007, les recettes issues de produits financiers devraient être supérieures aux recettes provenant des abondements annuels du fonds .
Selon les estimations du Conseil d'orientation des retraites, à législation constante, le montant des avoirs du FRR pourrait être compris entre 67 milliards d'euros et 127 milliards d'euros à l'horizon 2020 , soit moins que ce qui avait été envisagé lors de sa mise en place.
b) De nouvelles modalités de gestion
(1) Les modalités actuelles de gestion des avoirs du fonds
Les modalités de gestion des avoirs du fonds sont déterminées par l'article L. 135-10 du code de la sécurité sociale.
La Caisse des dépôts et consignations assure la gestion administrative du fonds, sous l'autorité du directoire, étant précisé que cette activité est indépendante de toute autre activité de la Caisse des dépôts et consignations et de ses filiales.
La gestion financière du fonds est confiée, par voie de mandats périodiquement renouvelés et dans le cadre des procédures prévues par le code des marchés publics, à des entreprises d'investissement qui exercent à titre principal la gestion de portefeuille pour le compte de tiers.
Toutefois, par dérogation à ce principe, dans des cas exceptionnels, à titre temporaire et pour préserver la sécurité des actifs détenus par le fonds, leur gestion financière peut être assurée par ce dernier sans recourir aux entreprises d'investissement précitées.
Dans le cadre de la gestion financière déléguée, et à condition qu'il respecte les règles prudentielles définies à l'article R. 135-29 du code de la sécurité sociale, le FRR dispose d'une grande liberté de choix quant aux modalités d'investissement de ses ressources : celles-ci peuvent être placées en actions, titres de créances, parts ou actions d'organismes de placement collectifs et instruments financiers à terme. Les orientations de la politique de placement du FRR doivent toutefois prendre en compte des considérations sociales, environnementales et éthiques.
Lors de sa réunion du 2 avril 2003, le conseil de surveillance du fonds avait arrêté les grandes orientations de placement suivantes : les investissements du fonds seraient répartis entre les principales classes d'actifs à hauteur de 55 % en actions et 45 % en obligations, dont 38 % pour les actions et les obligations de la zone euro.
Au 30 juin 2006, la répartition des actifs du FRR était la suivante : 56,2 % d'actions, 23,5 % d'obligations et 20,3 % en trésorerie.
Lors de sa réunion du 16 mai 2006, le conseil de surveillance du FRR a arrêté une nouvelle allocation stratégique de placements afin d'accroître la diversification de son portefeuille. Sa stratégie d'investissement intègre un allongement de l'horizon d'investissement du fonds , ainsi que le précise sa délibération du 16 mai 2006 : les travaux du Conseil d'orientation des retraites « mettent en évidence des besoins de financement croissants, en particulier entre 2030 et 2040 ; (...) en conséquence, le scénario retenu en 2003 d'un décaissement linéaire du Fonds entre 2020 et 2030 mérite d'être étendu jusqu'en 2040 ; (...) ce faisant, l'horizon d'investissement du FRR s'en trouve allongé ».
La délibération précitée indique que « l'allongement supplémentaire de l'horizon d'investissement du Fonds renforce sa dimension d'investisseur de long terme et lui permet, en conséquence, sous les contraintes de risques ci-dessus définies, d' investir dans des actifs présentant, sur le long terme, une espérance de rendement plus élevée en contrepartie d'une volatilité plus importante à court terme ».
La nouvelle allocation d'actifs accroît ainsi la part des actions par rapport à celle des obligations et accorde une place aux actifs de diversification, ainsi que le montre le tableau qui suit :
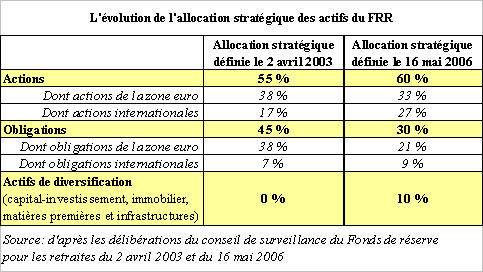
(2) Les possibilités offertes par l'article 15 bis
L'article 15 bis du présent projet de loi, introduit par l'Assemblée nationale sur proposition de notre collègue député Yves Bur, rapporteur pour avis de la commission des finances, offre de nouvelles possibilités de gestion au FRR.
Il modifie l'article L. 135-10 du code de la sécurité sociale, afin de lui permettre de certaines facultés de placement dont disposent d'autres fonds de réserve européens ayant des missions identiques à celles du FRR.
Il apporte ainsi quatre modifications importantes :
1) il autorise le FRR à placer ses actifs auprès de prestataires de services d'investissement qui exercent la gestion de portefeuille pour le compte de tiers, et non plus d'entreprises d'investissement qui exercent à titre principal la gestion de portefeuille pour le compte de tiers , comme le prévoit le texte actuel de l'article L. 135-10 précité : l'exposé des motifs précise que cette modification permettrait des placements auprès d'établissements de crédits performants, pouvant présenter des garanties en termes de qualité de leurs services de gestion de portefeuille égales ou même supérieures à celles présentées par des entreprises d'investissement exerçant à titre principal le service de gestion de portefeuille pour le compte de tiers ;
2) la condition d'exercice d'un service de gestion d'actifs pour le compte de tiers à titre principal est donc supprimée , en raison « du contrôle presque impossible de cette condition lorsque le placement est fait hors zone euro », selon les termes de l'exposé des motifs. Il précise que le FRR n'est pas en mesure de vérifier que des établissements d'origine étrangère, qui seraient autorisés à exercer leurs activités en France sur le fondement de la reconnaissance mutuelle prévue par les directives européennes, exercent ou non à titre principal le service de gestion de portefeuille pour le compte de tiers ;
3) il modifie le troisième alinéa de l'article L. 135-10 précité, qui dispose notamment que « dans des cas exceptionnels, à titre temporaire et pour préserver la sécurité des actifs détenus par le fonds, leur gestion financière peut être assurée par ce dernier sans recourir aux entreprises d'investissement visées audit alinéa ».
Il permet au FRR de saisir des opportunités occasionnelles d'investissement et de désinvestissement sur la partie de ses actifs dans des fonds ouverts ou fermés, sans recourir à la procédure d'attribution de mandats de gestion périodiquement renouvelés.
Il prévoit ainsi que la gestion financière des actifs du fonds pourra être assurée par ce dernier, sans recourir aux prestataires précédemment mentionnés :
- soit dans des cas exceptionnels, à titre temporaire et pour préserver la sécurité des actifs détenus par le fonds, ce qui correspond au droit existant ;
- soit, ce qui constitue une nouveauté , quand le fonds décide d'investir dans des parts ou actions d'organismes de placement collectif et des parts, actions ou droits représentatifs d'un placement financier émis par ou dans des organismes de droit étranger ayant un objet équivalent, quelle que soit leur forme.
Les conditions d'application de cette dérogation devraient être fixées par arrêté conjoint des ministres chargés de 1'économie et de la sécurité sociale.
L'exposé des motifs relève que la facilité offerte par cette disposition est acceptée par la Commission européenne et que tous les homologues européens du FRR en disposent » ;
4) enfin, il prévoit que les actifs financiers que le FRR est autorisé à détenir ou à utiliser sont les instruments financiers énumérés au I de l'article L. 211-1 du code monétaire et financier et, ce qui est nouveau , les droits représentatifs d'un placement financier. Il s'agit là de permettre au FRR de placer ses actifs dans des instruments innovants employés dans le domaine du capital-risque.
4. Les autres mesures relatives à la branche vieillesse
Le présent projet de loi de financement de la sécurité sociale comprend également plusieurs mesures plus ciblées relatives à la branche vieillesse.
a) L'assouplissement du dispositif de cumul emploi-retraite (article 54)
L'article 54 du présent projet de loi de financement propose d'assouplir le dispositif de cumul emploi-retraite, dans un sens plus favorable aux personnes percevant des bas salaires en fin de carrière et au développement du tutorat en entreprises.
Le I de cet article modifie tout d'abord le deuxième alinéa de l'article L. 161-22 du code de la sécurité sociale. Celui-ci autorise la reprise d'une activité procurant des revenus qui, ajoutés aux pensions servies par les régimes obligatoires et les régimes complémentaires légalement obligatoires de retraite, sont inférieurs au dernier salaire d'activité perçu avant la liquidation de la ou desdites pensions, et sous réserve que cette reprise d'activité, lorsqu'elle a lieu chez le dernier employeur, intervienne au plus tôt six mois après la date d'entrée en jouissance de la pension.
Pour que les personnes percevant de bas salaires ne soient pas pénalisées, il est prévu de compléter ces dispositions afin d'autoriser le cumul emploi-retraite sous réserve que la somme des revenus professionnels après liquidation et des revenus de pensions de base et complémentaires n'excède pas 160 % du SMIC.
Le 2° du I de l'article 54 tend à promouvoir le développement du tutorat en entreprise. Il complète ainsi la liste fixée par l'article L. 161-22 du code de la sécurité sociale afin de soustraire des règles de cumul emploi-retraite les revenus perçus au titre des activités de tutorat d'un ou de plusieurs salariés par un ancien salarié de l'entreprise exerçant, après la liquidation de sa pension, cette activité, à titre exclusif, auprès du même employeur sous le régime d'un contrat de travail à durée déterminée pour une durée maximale et dans la limite d'un montant de cumul fixés par décret.
Le II de cet article insère également un nouvel article L. 992-9 au sein du code du travail, afin de prévoir que le contrat de travail conclu pour ces activités de tutorat par un salarié, après la liquidation de sa pension, auprès du même employeur, est un contrat de travail à durée déterminée, en application de l'article L. 122-2 du code du travail.
b) La fin de la mise à la retraite d'office des salariés avant 65 ans (article 55)
A la suite de la réforme des retraites menée en 2003, l'âge auquel il est possible de mettre à la retraite d'office des salariés ayant le taux plein (40 années d'assurance) a été repoussé de 60 à 65 ans, sauf en cas de signature d'un accord dérogatoire au niveau de la branche entre les employeurs et certains syndicats.
Dans le cadre de la mise à la retraite d'office, une indemnité est versée au salarié et assimilée à une indemnité de rupture : à ce titre, elle n'est pas soumise à impôts ni à cotisations sociales (tant pour le salarié que l'employeur). Elle se substitue alors à l'indemnité de départ à la retraite (obligatoire) qui est versée dans le cadre d'un départ volontaire à la retraite et donc soumise à cotisations sociales. Certaines entreprises optimisent ainsi l'écart de régime social entre les deux indemnités.
Afin de développer l'emploi des seniors, l'article 55 du présent projet de loi de financement propose de mettre fin à la possibilité pour les branches de conclure des accords abaissant en dessous de 65 ans l'âge à partir duquel les employeurs peuvent recourir à la mise à la retraite d'office de leurs salariés pouvant bénéficier d'une pension de vieillesse à taux plein 31 ( * ) .
Toutefois, afin de ménager une période de transition pour les branches concernées, il est prévu que les accords déjà conclus ne cesseront de produire leurs effets que le 31 décembre 2009.
Votre rapporteur pour avis est favorable à cette mesure qui permet à la fois de créer un cadre plus favorable à l'emploi des seniors et de mettre fin à certaines stratégies d'optimisation fiscale et sociale.
c) La neutralisation des effets de l'allongement de la durée d'activité pour les baby-boomers (article 56)
Le 1° de l'article 56 du présent projet de loi de financement tend à compléter le V de l'article 5 de la loi n° 2003-775 du 21 août 2003 portant réforme des retraites.
Celui-ci prévoit que les droits à pension sont ouverts conformément aux règles en vigueur à la date à laquelle l'assuré demande l'ouverture de ses droits et atteint l'âge légal de départ en retraite, aujourd'hui fixé à 60 ans. La durée d'assurance requise pour obtenir une liquidation à taux plein de la pension de retraite est donc appréciée par rapport au droit en vigueur à ces dates.
Toutefois, l'exposé des motifs de cet article relève que « la perspective du prochain rendez-vous de la réforme prévu en 2008 pourrait conduire certains salariés qui ont déjà atteint l'âge de soixante ans à anticiper leurs départs par crainte de nouvelles modifications législatives ».
Le 1° de cet article a donc pour objet d'éviter des départs massifs à la retraite avant 2008, en affirmant que la personne qui atteint l'âge légal de la retraite pourra conserver le bénéfice des règles qui lui étaient applicables à la date à laquelle il remplit cette condition, pour la détermination de la durée d'assurance maximale et du nombre d'années de salaire ou de revenu servant de base au calcul de sa pension.
Le 2° de cet article modifie ensuite la rédaction du II de l'article 22 de la loi du 21 août 2003 précitée, afin de préciser que les règles d'ouverture du droit à pension figurant au troisième alinéa de l'article L. 351-1 du code de la sécurité sociale ne s'appliquent non seulement qu'aux pensions prenant effet après le 31 décembre 2007, ce qui est déjà le cas, mais aussi uniquement aux assurés nés après 1947, c'est-à-dire ceux qui atteindront l'âge de 60 ans à partir de 2008.
Le troisième alinéa de l'article L. 351-1 du code de la sécurité sociale prévoit, en effet, que si l'assuré a accompli dans le régime général une durée d'assurance inférieure à la limite de durée d'assurance servant au calcul de la pension, la pension versée par le régime général est calculée sur la base de cette durée maximale puis est proratisée en fonction de la durée réelle d'assurance dans le régime. Or, le salaire annuel moyen sera calculé en 2007 sur la base des 24 meilleures années en termes de revenus d'activité, alors qu'il devrait être calculé à partir de 2008 sur la base des 25 meilleures années.
La modification proposée vise ainsi à éviter les départs anticipés en 2007 des assurés nés en 1947 : quel que soit leur moment de départ en retraite, leur salaire annuel moyen sera calculé sur les 24 meilleures années.
d) L'affiliation des moniteurs de ski à l'assurance vieillesse obligatoire des professions libérales (article 57)
L'article 57 du présent projet de loi de financement de la sécurité sociale fixe les modalités d'affiliation des moniteurs de ski auprès des régimes de base et des régimes complémentaires d'assurance vieillesse des professions libérales (Caisse nationale d'assurance vieillesse des professions libérales et Caisse interprofessionnelle de prévoyance et d'assurance vieillesse, qui constitue l'une des sections de la précédente)
Au regard des règles de l'assurance vieillesse, les moniteurs de ski et le Syndicat national des moniteurs de ski français (SNMSF) sont dans l'illégalité depuis 1978. En effet, ce syndicat gère les 250 écoles du ski français qui réalise un chiffre d'affaires annuel de près de 250 millions d'euros et regroupe environ 90 % des moniteurs. Les 10 % restant sont adhérents du Syndicat international des moniteurs de ski qui n'a pas mis en place de système spécifique de retraite : ses adhérents n'ont donc acquitté aucune cotisation de retraite et accumulé aucuns droits à la retraite : ils ne sont pas concernés par la reprise des droits organisée par le présent article mais sont soumis à l'obligation d'affiliation à la CNAVPL et à la CIPAV qui leur apportera des points de retraite à compter du 1 er janvier 2007.
En 1963, le SNMSF a mis en place pour ses adhérents un système d'assurance vieillesse reposant sur le principe de la répartition. A partir du 1 er janvier 1978, l'affiliation au régime d'assurance vieillesse de base des professions libérales est devenue obligatoire pour les travailleurs exerçant à titre indépendant la profession d'enseignant et aurait dû être opérée auprès de la Caisse de retraite de l'enseignement, des arts appliqués, du sport et du tourisme (CREA). La CREA a depuis lors été intégrée dans la CIPAV. Selon les données de notre collègue député Denis Jacquat, seule une quarantaine de moniteurs de ski se sont affiliés à la CREA, tous les autres restant adhérents du système de retraite géré par le SNMSF.
L'article 57 régularise la situation des moniteurs de ski affiliés au SNMSF , en les affiliant au régime de la CNAVPL et de la CIPAV et en considérant qu'ils ont satisfait aux obligations résultant de leur affiliation à ce régime depuis le 1 er janvier 1978, date à laquelle l'affiliation était devenue obligatoire pour les enseignants exerçant à titre libéral. Cette mesure n'est pas neutre pour la CNAVPL et pourrait lui coûter 115 millions d'euros. Le transfert vers cette caisse des réserves du SNMSF est toutefois également prévu par cet article.
e) La participation des employeurs à la constitution des droits à la retraite des personnels enseignants et hospitaliers des centres hospitaliers et universitaires (article 58)
L'article 58 du présent projet de loi de financement de la sécurité sociale prévoit que les établissements publics de santé et les autres établissements de santé ou organismes publics ou privés associés par convention participent à la constitution de droits à retraite au bénéfice des personnels enseignants et hospitaliers titulaires des centres hospitaliers et universitaires, sous deux conditions :
- que ces personnels ne soient pas assujettis à cotisations dans le régime de retraite complémentaire dont bénéficient les agents non titulaires de la fonction publique ;
- qu'ils acquittent au titre de ces opérations un montant minimal de cotisations.
Cette participation s'effectuerait dans le cadre d'opérations régies par l'article L. 441-1 du code des assurances (opération d'assurance fournie par une entreprise d'assurance sur la vie), par l'article L. 932-24 du code de la sécurité sociale (opération d'assurance fournie par une entreprise d'assurance sur la vie) ou par l'article L. 222-1 du code de la mutualité (opération d'assurance fournie par une mutuelle).
Elle serait assise sur les émoluments hospitaliers versés ou pris en charge par ces établissements ou organismes, dans des limites fixées par décret en fonction, notamment, des cotisations personnelles des bénéficiaires.
Elle serait à la charge des établissements ou organismes versant les émoluments sur lesquels elle est assise.
Sur la base d'une participation de l'employeur plafonnée à 5 % des émoluments versés au praticien et dans la limite de 2.000 euros bruts par an, le coût de cette mesure est évalué à 13,4 millions d'euros en 2007, et à 17,6 millions d'euros à terme, compte tenu de l'intégration de nouvelles spécialités dans les corps des personnels enseignants et hospitaliers des CHU.
C. LA BRANCHE ACCIDENT DU TRAVAIL - MALADIES PROFESSIONNELLES
1. L'objectif de dépenses de la branche pour 2007
a) L'objectif de dépenses pour 2006
Le graphique qui suit retrace l'évolution des dépenses de la branche accidents du travail et maladies professionnelles (AT-MP). On observe que, s'agissant du régime général, les dépenses constatées se révèlent moins fortes que les dépenses initialement envisagées.
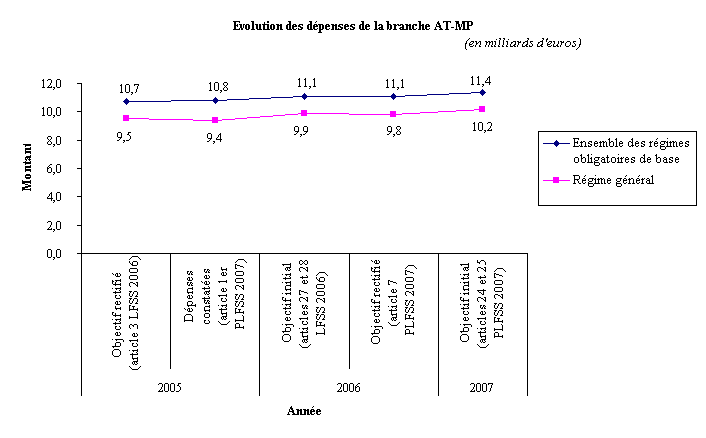 Source : commission
des finances du Sénat
Source : commission
des finances du Sénat
L'article 62 du présent projet de loi de financement fixe à :
- 11,4 milliards d'euros l'objectif de dépenses de la branche AT-MP pour l'ensemble des régimes obligatoires de base en 2007, soit une augmentation de 2,7 % par rapport à l'objectif rectifié pour 2006 ;
- 10,2 milliards d'euros l'objectif de dépenses de cette branche pour le seul régime général, soit une augmentation de 4,1 % par rapport à l'objectif rectifié pour 2006.
S'agissant des charges (en progression de 300 millions d'euros par rapport à 2006, soit + 3 %), le rapport de la commission des comptes de le sécurité sociale de septembre 2006 relève que les prestations légales (pour incapacité temporaire et pour incapacité permanente, y compris les dotations aux provisions) augmenteraient d'environ 205 millions d'euros (+ 2,9 %).
b) La compensation versée à la branche maladie : un montant réévalué
L'article 61 du présent projet de loi propose de fixer le versement à la branche maladie à 410 millions d'euros en 2007 , soit une réévaluation de plus de 24 % par rapport au montant versé en 2003, 2004, 2005 et 2006.
Ce versement de la branche AT-MP à la branche maladie du régime général a pour but de compenser les conséquences financières de la sous-déclaration des accidents du travail et maladies professionnelles, phénomène qui a été exposé par de nombreux rapports.
Une commission spécialisée est chargée d'évaluer, tous les trois ans, le coût de cette sous-déclaration. Le rapport évaluant le coût réel pour la branche maladie de la sous-déclaration des accidents du travail et des maladies professionnelles, remis au Parlement et au gouvernement en juin 2005, aboutit à « la conclusion que la dépense en cause atteint probablement, a minima, une fourchette située entre 355 et 750 millions d'euros (hors IJ en ce qui concerne les maladies) ».
Votre rapporteur pour avis se félicite de la réévaluation proposée par l'article 61. Il avait, en effet, critiqué l'an passé le maintien de la dotation versée par la branche AT-MP au niveau des années antérieures, alors qu'une nouvelle évaluation avait été réalisée. Il observe d'ailleurs que le montant de la dotation fixé pour 2007 est supérieur au montant minimal des sous-déclarations évalué par le rapport de juin 2005, alors qu'il était traditionnellement fixé à ce niveau.
2. Le drame de l'amiante : un enjeu budgétaire majeur
Le coût du drame de l'amiante monte progressivement en puissance, maintenant que les principaux éléments du cadre législatif sont fixés.
La branche accidents du travail et maladies professionnelles du régime général est le principal contributeur des deux fonds créés pour assurer l'indemnisation des victimes de l'amiante : le fonds de cessation anticipée d'activité des travailleurs de l'amiante (FCAATA) et le fonds d'indemnisation des victimes de l'amiante (FIVA).
Les contributions de la branche AT-MP à ces fonds pèsent de plus en plus sur les comptes de la branche. La CNAM AT-MP contribuerait ainsi pour près de 5,4 milliards d'euros au financement des fonds sur la période 2002-2007.
Le tableau suivant retrace les dotations versées par la CNAM AT-MP aux fonds liés à l'amiante, qui augmentent de 100 millions d'euros en 2007 par rapport aux dotations versées en 2006 .

a) Les projections relatives au coût des indemnisations des victimes de l'amiante
L'article 6 de la loi de financement de la sécurité sociale pour 2003 avait prévu la remise au Parlement d'un rapport présentant l'impact financier de l'indemnisation des victimes de l'amiante.
La troisième partie de ce rapport présente les perspectives financières pour les vingt prochaines années, tant pour l'indemnisation des victimes que pour la cessation anticipée d'activité, même s'il est précisé que, compte tenu de l'insuffisance des informations disponibles, s'agissant des éléments financiers comme des données épidémiologiques, ces estimations « doivent être regardées comme des tendances que la littérature actuelle permet de tracer mais qui seront révisées dans les années futures ».
Dans ce cadre, le rapport estime que le coût annuel moyen de la prise en charge des pathologies malignes liées à l'amiante (victimes de mésothéliomes et cancers broncho pulmonaires ainsi que leurs ayants droit) pourrait être compris entre 493 millions et 928 millions d'euros par an et, sur 20 ans, entre 9,9 et 18,5 milliards d'euros. Le coût annuel en fin de période devrait être nettement supérieur au coût constaté en début de période (rapport de 1 à 4 au moins).
L'indemnisation des pathologies bénignes liées à l'amiante serait quant à elle comprise au total entre 91 et 177 millions d'euros par an en moyenne et entre 1,8 et 3,6 milliards d'euros sur les 20 prochaines années, la quasi-totalité de l'indemnisation de ces pathologies étant prise en charge par le FIVA.
Le coût annuel de l'indemnisation de l'ensemble des pathologies liées à l'amiante (hors dispositif de cessation anticipée d'activité) serait donc compris entre 584 millions et 1,1 milliard d'euros par an en moyenne et le coût total sur 20 ans compris entre 11,7 et 22 milliards d'euros. L'essentiel de l'écart entre les hypothèses basse et haute s'explique par les écarts dans les prévisions épidémiologiques qui sont particulièrement importantes pour les cancers broncho-pulmonaires.
Le coût de la cessation anticipée d'activité, financé par le FCAATA, serait également important. Selon les hypothèses retenues pour évaluer ce coût, le nombre de bénéficiaires au titre des listes continuerait à augmenter jusqu'en 2006, pour atteindre un pic de près de 32.000 allocataires. Il diminuerait ensuite progressivement, cette baisse s'accélérant par la suite pour atteindre environ 6.400 bénéficiaires à l'horizon 2022. Pour les salariés entrant dans le dispositif au titre de la maladie professionnelle, la montée en charge du dispositif serait régulière jusqu'en 2016, avec un plafond de 14.395 bénéficiaires, stable jusqu'en 2022.
Sur cette base, la fourchette de coût de la prise en charge des victimes de l'amiante (indemnisation et cessation anticipée d'activité) serait comprise entre 1,3 et 1,9 milliard d'euros par an et entre 26,8 et 37,2 milliards d'euros pour les vingt prochaines années. Cet écart important est directement lié à l'état des évaluations épidémiologiques disponibles.
Le tableau suivant retrace ces projections, en indiquant la charge incombant aux différents organismes intervenant dans le champ de prise en charge particulière des victimes de l'amiante :
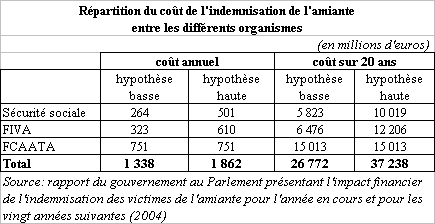
C'est dans ce contexte qu'il convient d'examiner la situation du FCAATA et du FIVA.
b) La situation du Fonds de cessation anticipée d'activité des travailleurs de l'amiante (FCAATA)
L'article 41 de la loi de financement de la sécurité sociale pour 1999 a créé une allocation de cessation anticipée d'activité, c'est-à-dire une préretraite, destinée aux travailleurs de l'amiante âgés de plus de 50 ans, et a également institué le fonds de cessation anticipée d'activité des travailleurs de l'amiante (FCAATA) qui finance cette allocation.
Le dispositif était initialement ouvert aux personnes atteintes d'une maladie professionnelle liée à l'amiante et aux personnes ayant travaillé dans un établissement de fabrication de matériaux contenant de l'amiante.
L'article 36 de la loi de financement de la sécurité sociale pour 2000 a élargi le dispositif aux personnes ayant travaillé dans un établissement de flocage et de calorifugeage à l'amiante, de même qu'il a été étendu aux personnes qui avaient exercé un métier dans un établissement de construction ou de réparation navale ou avaient été « ouvriers dockers professionnels ».
Un arrêté du 3 décembre 2001 a étendu le dispositif aux personnes atteintes de plaques pleurales. L'article 54 de la loi de financement de la sécurité sociale pour 2003 a également étendu le dispositif aux salariés agricoles reconnus atteints d'une maladie professionnelle liée à l'amiante. Depuis le 1 er janvier 2003, quatre arrêtés complétant et modifiant les listes d'établissements ouvrant droit au bénéfice de l'allocation ont été pris. Le dispositif couvrant les secteurs d'activité où l'amiante a été le plus largement utilisé, il n'est pas envisagé de nouvelle extension de son périmètre.
Si la montée en charge du dispositif se poursuit, le nombre de sorties du dispositif est de plus en plus important, ce qui explique un léger fléchissement de l'augmentation du nombre des allocations versées , ainsi que le montre le tableau suivant :
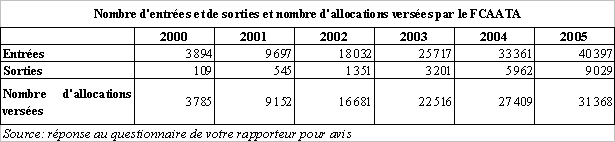
Le tableau qui suit retrace l'évolution de la situation budgétaire du FCAATA.
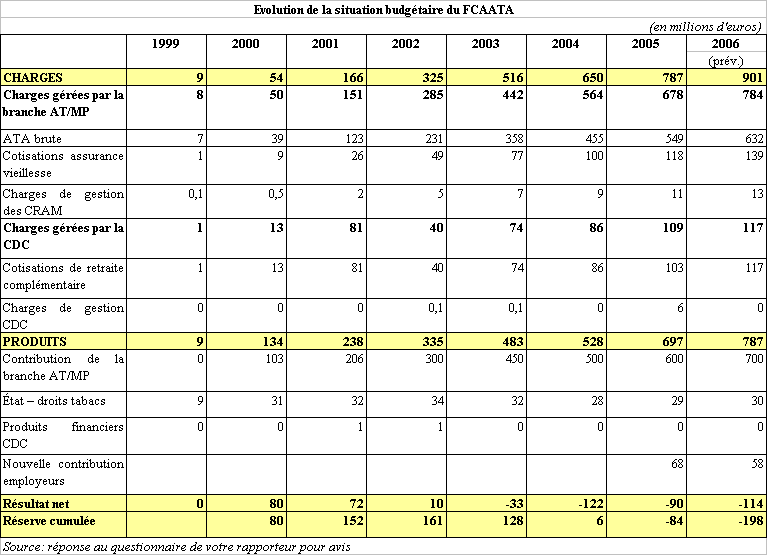
c) La situation du Fonds d'indemnisation des victimes de l'amiante (FIVA)
Le fonds d'indemnisation des victimes de l'amiante (FIVA) a été institué par l'article 53 de la loi de financement de la sécurité sociale pour 2001 afin de procéder à la réparation intégrale des préjudices subis par les personnes ayant obtenu la reconnaissance d'une maladie professionnelle occasionnée par l'amiante ou par les personnes ayant été directement exposées à l'amiante.
Depuis sa création effective, en juillet 2002, et jusqu'au 31 mai 2006, le fonds a reçu 31.262 dossiers, dont 8.469 en 2005 et 3.750 au cours des cinq premiers mois de l'année 2006.
Sur la période, 24.132 offres d'indemnisation ont été faites par le FIVA et le montant des indemnisations versées s'élève à 1.031,5 millions d'euros.
La commission des comptes de la sécurité sociale évalue à 495 millions d'euros les dépenses d'indemnisation pour l'année 2006, tandis que le FIVA estime que les dépenses d'indemnisation atteindront 536 millions d'euros en 2007.
Le tableau suivant retrace l'évolution du FIVA depuis sa création :
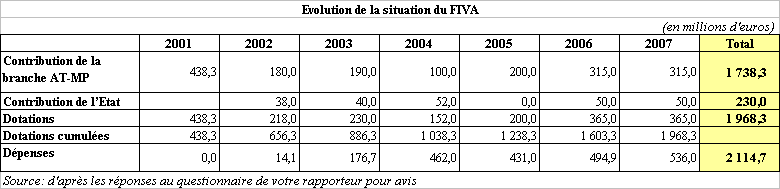
On observe que, pour la première fois, si les prévisions de dépenses du FIVA se réalisent, ce fonds se trouvera en situation de déficit cumulé.
d) Les conclusions de la mission commune d'information du Sénat sur l'amiante
La mission commune d'information sur l'amiante constituée par le Sénat a rendu, l'année dernière, ses conclusions 32 ( * ) dont votre rapporteur pour avis tient à souligner la qualité et la pertinence. Elle relève que l'amiante a été à l'origine de plus de 35.000 décès, depuis le milieu des années 60 jusqu'à son interdiction en 1997. Compte tenu des très longs délais de latence des pathologies malignes, et notamment du cancer de la plèvre (mésothéliome), 60.000 à 100.000 décès sont attendus dans les 20 à 25 ans à venir .
La mission note que la France n'est pas le seul pays touché par cette catastrophe sanitaire, mais souligne que les carences du système de santé au travail et de prévention des risques professionnels, l'absence à l'époque de tout système de veille et d'alerte ainsi que l'existence d'un lobby industriel de l'amiante ont contribué à une prise de conscience tardive de ce drame.
Elle observe que la responsabilité civile des employeurs pour faute inexcusable est désormais systématiquement reconnue par les tribunaux et que la responsabilité de l'Etat a été affirmée en 2004 par le Conseil d'Etat pour défaut de réglementation spécifique avant 1977, et pour le caractère tardif et insuffisant de la réglementation après cette date.
Quant à la responsabilité pénale des employeurs, de nombreuses procédures sont actuellement pendantes devant les tribunaux et pourraient aboutir à des condamnations, sous réserve d'un feu vert de la Cour de cassation.
La mission d'information relève le problème de financement posé par l'indemnisation des victimes de l'amiante et a constaté que le risque ne relevait pas seulement du passé, du fait de l'amiante résiduel et environnemental auquel sont plus particulièrement exposées certaines populations (professions de « second oeuvre » dans le bâtiment, personnels de maintenance et d'entretien, ouvriers des chantiers de désamiantage...). Elle a ainsi estimé nécessaire de prévenir de nouvelles contaminations en renforçant les dispositifs de précaution, de s'assurer de l'innocuité des produits de substitution, comme les fibres céramiques réfractaires, et de réglementer la mise sur le marché des produits chimiques.
Au total, la mission a constaté que la gestion du problème de l'amiante en France a été défaillante, et que cette défaillance met en cause la responsabilité de l'Etat, justifiant par là la mise en place de dispositifs de réparation, dont les défauts et dérives doivent être corrigés. Elle considère cependant que l'affirmation de la responsabilité de l'Etat, si elle est naturellement essentielle pour faire la lumière sur ce drame qui s'est déroulé sur plusieurs décennies, ne saurait être suffisante et constituer l'explication générale d'une responsabilité collective, tellement large qu'elle éluderait la question de l'enchaînement des responsabilités des différents acteurs.
D. LA BRANCHE FAMILLE
1. L'objectif de dépenses de la branche pour 2007
Le graphique ci-dessous présente l'évolution de l'objectif de dépenses de la branche famille entre 2005 et 2007, pour l'ensemble des régimes obligatoires de base d'une part, pour le seul régime général d'autre part. Il montre que les réalisations de dépenses se sont révélées supérieures aux objectifs fixés ainsi que la croissance continue des dépenses de la branche famille sur cette période.
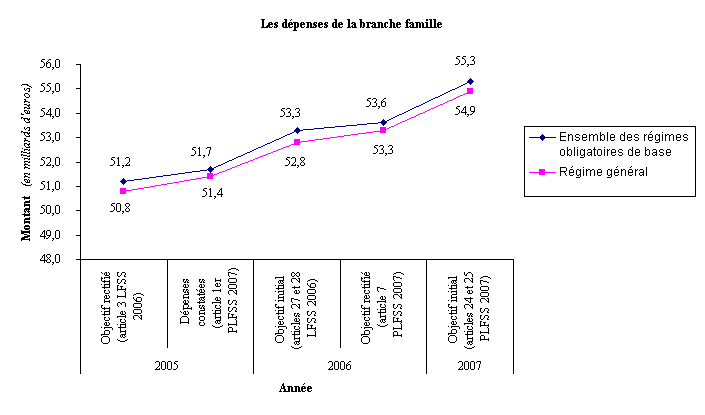 Source : commission
des finances du Sénat
Source : commission
des finances du Sénat
S'agissant de l'objectif de dépenses fixé par le présent projet de loi de financement de la sécurité sociale :
- l'article 24 fixe l'objectif de la branche famille pour 2007 à 55,3 milliards d'euros pour l'ensemble des régimes obligatoires de base, soit une progression de + 7 % par rapport aux dépenses constatées en 2005 et de + 3 % par rapport à l'objectif rectifié pour 2006 ;
- l'article 25 fixe l'objectif de la branche famille pour 2007 à 54,9 milliards d'euros pour le seul régime général , soit une progression de + 7 % par rapport aux dépenses constatées en 2005 et de + 3 % par rapport à l'objectif rectifié pour 2006.
Ces objectifs sont repris par l'article 68 du présent projet de loi de financement.
Ainsi que le souligne la commission des comptes de la sécurité sociale dans son rapport de septembre 2006, la détérioration du solde financier de la branche famille est du majoritairement à la croissance rapide des charges de cette branche, dans un contexte de progression très modérée de ses produits. Cette croissance des charges résulte notamment de la forte augmentation des prestations sociales (+ 4,5 % par an), liée à la montée en charge de la prestation d'accueil du jeune enfant (PAJE), mais aussi des dépenses d'action sociale et des aides au logement .
La commission des comptes de la sécurité sociale note toutefois que la croissance des charges de la branche famille s'infléchirait en 2006 tout en restant très forte (+ 4,3 %), puis, plus nettement, en 2007 (+ 3,2 %) en raison du ralentissement de la montée en charge de la PAJE .
Coûts cumulés des mesures nouvelles prises depuis 2004
(en millions d'euros)
|
Dispositifs |
2004 |
2005 |
2006 |
2007 |
|
Allocations familiales |
98 |
111 |
113 |
114 |
|
PAJE |
301 |
889 |
1.393 |
1.664 |
|
Doublement de la prime à l'adoption |
1 |
1 |
1 |
|
|
ALF |
- 20 |
- 40 |
- 42 |
- 43 |
|
AAH |
17 |
117 |
97 |
|
|
AJPP |
21 |
35 |
||
|
Allocation d'éducation spéciale |
12 |
12 |
||
|
Total des mesures sur prestations légales |
379 |
978 |
1.614 |
1.880 |
|
Dotation FNH- FNAL |
- 20 |
220 |
224 |
223 |
|
Plans crèches |
92 |
98 |
105 |
87 |
Source : commission des comptes de la sécurité sociale (septembre 2006)
Il faut rappeler que la croissance des charges de la branche famille relève avant tout de celle des aides à la petite enfance et notamment de celle de la PAJE qui a connu une montée en puissance exponentielle depuis son entrée en vigueur au 1 er janvier 2004.
Ainsi, les aides à la petite enfance 33 ( * ) représenteraient, d'après les prévisions de la commission des comptes de la sécurité sociale, une charge de 10,2 milliards d'euros en 2006 (dont 8,6 milliards d'euros au seul titre de la PAJE) et de 10,7 milliards d'euros en 2007 (dont 10,1 milliards d'euros au titre de la PAJE) .
Ces dépenses représentent une augmentation de 7,7 % en 2006 et de 4,9 % en 2007 . Le ralentissement attendu en 2007 s'explique par la fin de la montée en puissance de la PAJE concernant les enfants de moins de trois ans, l'APJE et l'APE n'étant plus servies à compter du 1 er janvier 2007 et l'AFEAMA et l'AGED ne pouvant plus bénéficier, à taux réduits, qu'aux parents d'enfants de plus de trois ans.
Evolution des prestations à destination de la petite enfance (PAJE et anciens dispositifs)
(en millions d'euros)
|
2004 |
2005 |
% |
2006 |
% |
2007 |
% |
|
|
PAJE et autres prestations petite enfance |
8.648 |
9.494 |
9,8 |
10.229 |
7,7 |
10.735 |
4,9 |
|
Prime de naissance + allocation de base + APJE + adoption |
3.126 |
3.716 |
18,9 |
4.392 |
18,2 |
4.753 |
8,2 |
|
Complément d'aide à la garde + AFEAMA + AGED |
2.519 |
3.039 |
20,6 |
3.383 |
11,3 |
3.599 |
6,4 |
|
Complément d'activité + APE |
3.002 |
2.739 |
- 8,8 |
2.454 |
- 10,4 |
2.383 |
- 2,9 |
Source : commission des comptes de la sécurité sociale (septembre 2006)
2. Les mesures relatives aux prestations familiales contenues dans le présent projet de loi de financement
L'annexe 9 du présent projet de loi de financement estime que les mesures nouvelles impactant la branche famille pour 2007 entraîneront, au total, des économies évaluées à 60 millions d'euros en 2007 pour la branche du régime général.
Mesures nouvelles 34 ( * ) impactant l'équilibre de la branche famille du régime général en 2007
(en millions d'euros)
|
Subsidiarité de l'API sur l'ASF |
- 115 |
|
Date d'ouverture du droit à l'allocation de base de la PAJE |
100 |
|
Prêt avenir jeunes |
- 15 |
|
Fonds de financement de la protection de l'enfance |
- 30 |
|
Lutte contre la fraude et meilleur recouvrement des indus |
120 |
|
Total |
60 |
Source : annexe 9 du projet de loi de financement de la sécurité sociale pour 2007
Ainsi, la branche famille du régime générale sera exposée à trois types de dépenses nouvelles en 2007 :
- la mesure prévue à l'article 56 du projet de loi de finances pour 2007 consistant à rendre subsidiaire l'allocation de parent isolé (API) sur les autres prestations sociales , et notamment l'allocation de soutien familial (ASF). Elle représente une dépense supplémentaire pour la CNAF de 115 millions d'euros en 2007 et de 140 millions d'euros en année pleine ;
- le financement par la CNAF, à hauteur de 15 millions d'euros , des intérêts et de la garantie des prêts « avenir jeunes » qui pourrant être octroyés par le fonds de cohésion sociale à des jeunes de moins de 25 ans pour les aides dans leur insertion professionnelle (article 67 du présent projet de loi de financement) ;
- la contribution de la CNAF au financement du fonds de la protection de l'enfance , à hauteur de 30 millions d'euros en 2007. Ce fonds sera créé par la loi réformant la protection de l'enfance adoptée par le Sénat en première lecture le 21 juin 2006. Il financera les dépenses nouvelles introduites par cette loi qui prévoit un renforcement de la prévention de la maltraitance, l'amélioration du signalement de l'enfance en danger et la diversification des modes de prise en charge des mineurs.
A l'inverse, les mesures d'économies pour la branche famille contenues dans le présent projet de loi de financement pour 2007 sont les suivantes :
- l'article 64 du présent projet de loi de financement prévoit de fixer la date d'ouverture du droit à l'allocation de base de la PAJE au premier jour du mois civil suivant la naissance ou de l'arrivée de l'enfant afin d'aligner les règles d'ouverture sur celles du droit commun des prestations familiales. Cette mesure doit entraîner une économie de 100 millions d'euros pour la branche famille ;
- l'amélioration du taux de recouvrement des indus et de la lutte contre les fraudes en matière de prestations familiales doit engendrer des recettes supplémentaires de 120 millions d'euros pour la branche famille.
a) L'attribution du complément de libre de choix du mode de garde de la PAJE aux familles ayant recours à des établissements d'accueil expérimentaux (article 63)
L'article 63 du présent projet de loi de financement vise à compléter l'article L. 531-6 du code de la sécurité sociale afin de préciser que le complément de libre choix du mode de garde (CMG), qui est une des composantes de la PAJE, peut être versé au ménage ou à la personne qui recourt, pour assurer la garde d'un enfant, à un établissement d'accueil expérimental, dont la capacité d'accueil ne dépasse pas un seuil fixé par décret.
En effet, dans le droit existant, le CMG est versé aux familles qui recourent à un mode de garde individuel - assistant maternel agréé ou garde à domicile - pour un enfant âgé de moins de six ans. Compte tenu des difficultés de certaines familles dans la recherche d'un mode de garde sur le territoire, le gouvernement souhaite encourager la création et le développement de modes d'accueil alternatifs et innovants par le biais de la création de structures expérimentales dérogeant à la réglementation de droit commun, se situant à mi-chemin entre l'accueil individuel et l'accueil collectif.
Votre rapporteur pour avis note toutefois que, lors de l'examen de cet article à l'Assemblée nationale, le gouvernement n'a pas fourni de précision quant à la nature exacte des établissements expérimentaux visés par cette mesure ni quant à l'impact financier de cette mesure .
b) Le report de la date de versement de l'allocation de base de la PAJE (article 64)
L'article 64 du présent projet de loi de financement vise à modifier les dispositions de l'article L. 531-3 du code de la sécurité sociale afin de prévoir que l'allocation de base de la PAJE est attribuée à ses bénéficiaire à compter de la date de la naissance du ou des enfants, et non plus à compter du premier jour du mois de la naissance du ou des enfants.
Dans sa version initiale proposée par le gouvernement, cet article prévoyait un alignement de la règle actuelle d'ouverture du droit de l'allocation de base de la PAJE sur celle du droit commun des prestations familiales et proposait donc de fixer la date d'ouverture du droit de l'allocation de base au premier jour du mois civil suivant la naissance ou l'arrivée du ou des enfants. Toutefois, l'Assemblée nationale a adopté un amendement, avec l'avis favorable du gouvernement, visant à préciser que le versement de l'allocation de base aura lieu à compter du jour de la naissance du ou des enfants.
Lors de l'examen de cet amendement, M. Philippe Bas, ministre délégué à la sécurité sociale, aux personnes âgées, aux personnes handicapées et à la famille, a ainsi indiqué que « toutes les allocations familiales sont dues (...) au premier jour suivant la naissance de l'enfant. Par exception, l'allocation de base de la prestation d'accueil du jeune enfant était due le premier jour du mois de la naissance et non pas le premier jour du mois suivant. Nous voulions, c'est vrai, dans cet article, aligner le système de la prestation d'accueil du jeune enfant sur toutes les autres allocations familiales et cela nous faisait faire en effet une économie de l'ordre de 100 millions d'euros. Mais, d'une certaine façon, on peut considérer que cela prive les familles d'une partie des droits qui leur ont été reconnus depuis 2004, lesquels droits n'existaient pas avant. Par conséquent, nous pouvons trouver une solution de compromis, qui consiste à prendre non pas le premier jour du mois de la naissance, comme aujourd'hui, non pas le premier jour du mois suivant la naissance, comme le proposait le gouvernement dans l'article 64, mais la date de la naissance ».
Votre rapporteur pour avis se félicite de la solution de compromis adoptée par l'Assemblée nationale. Il note toutefois que le gouvernement n'a pas précisé, à l'occasion de l'adoption de cette modification, quelle serait l'économie finalement réalisée par la branche famille. Elle était initialement chiffrée à 100 millions d'euros par le gouvernement .
|
Bilan de la mise en oeuvre de la prestation d'accueil du jeune enfant (PAJE) La prestation d'accueil du jeune enfant (PAJE) est entrée en vigueur le 1 er janvier 2004 pour tous les enfants nés ou adoptés à compter de cette date. Les données quantitatives disponibles montrent une croissance soutenue des prestations familiales relatives à la petite enfance . Le montant cumulé des dépenses liées à la PAJE et aux prestations auxquelles elle se substitue, croît de 9,8 % en 2005 et de 8,0 % en 2006. Les aides à la garde, en particulier, connaissent de fortes croissances. La montée en charge de la prime à la naissance ou à l'adoption est achevée en 2005 ; elle représente aujourd'hui une dépense de l'ordre de 600 millions d'euros par an . De 50.000 à 55.000 familles sont bénéficiaires chaque mois de la mesure. Le nombre de bénéficiaires de l'allocation pour jeune enfant (APJE) ou de l'allocation de base de la PAJE progresse de 14 % entre 2003 et 2005. En 2005, environ 980.000 bénéficiaires de l'allocation de base sont dénombrés pour un coût de 2,1 milliards d'euros . Près de 500.000 familles perçoivent encore l'APJE en 2005. On dénombre environ 180.000 familles bénéficiaires supplémentaires par rapport à l'effectif de l'APJE en 2003. La montée en charge de l'allocation de base et l'extinction de l'APJE seront achevées en 2010. En 2005, le complément de libre choix d'activité compte 37.000 bénéficiaires au titre d'un enfant de rang un, 150.000 bénéficiaires au titre d'un enfant de rang deux et 89.000 bénéficiaires au titre d'un enfant de rang trois et plus, soit 276.000 bénéficiaires au total, pour un coût de 1,2 milliard d'euros. Par ailleurs, on dénombre en 2005 environ 210.000 bénéficiaires du complément de libre choix du mode de garde de la PAJE, dont environ 190.000 au titre de la garde par un assistant maternel agréé, pour un coût total de 1,3 milliard d'euros . En application de la loi du 4 juillet 2005 relative à l'adoption, le montant de la prime à l'adoption de la PAJE a été doublé par rapport à la prime à la naissance à compter du 1 er août 2005, soit 1.660 euros, afin d'aider les familles à supporter les charges supplémentaires liées à l'adoption d'un enfant. Enfin, la loi de financement de la sécurité sociale pour 2006 a créé un complément optionnel de libre choix d'activité , pour les personnes assumant la charge d'au moins trois enfants. Le montant de ce complément est majoré (750 euros) et offre au parent qui le souhaite la possibilité de s'occuper de son enfant pendant une durée maximale d'un an, lui permettant ainsi de reprendre son activité professionnelle au terme de cette période. Cette mesure est entrée en vigueur à compter du 1 er juillet 2006 pour les enfants nés ou adoptés à compter de cette date. Pour 2007, les prévisions de dépenses au titre de la PAJE s'élèvent à 10,685 milliards d'euros. Source : ministère de la santé et des solidarités |
c) La possibilité de partage des allocations familiales entre les parents séparés en cas de garde alternée des enfants (article 65)
Dans le droit existant , le premier alinéa de l'article L. 521-2 du code de la sécurité sociale dispose que les allocations familiales sont versées à la personne qui assume, dans quelques conditions que ce soit, la charge effective et permanente de l'enfant . Lorsque la personne qui assume la charge effective et permanente de l'enfant ne remplit pas les conditions prévues par le même code pour l'ouverture du droit aux allocations familiales, ce droit s'ouvre du chef du père ou, à défaut, du chef de la mère.
L'article 65 du présent projet de loi de financement, adopté par l'Assemblée nationale avec un amendement rédactionnel, propose d'insérer un nouvel alinéa à l'article L. 521-2 précité précisant qu'en cas de résidence alternée de l'enfant au domicile de chacun des parents, mise en oeuvre de manière effective, les parents désignent l'allocataire. Cependant, la charge de l'enfant pour le calcul des allocations familiales est partagée par moitié entre les deux parents, soir sur demande conjointe des parents, soit si les parents sont en désaccord sur la désignation de l'allocataire . Un décret en Conseil d'Etat devra fixer les conditions d'application des dispositions précitées.
Votre rapporteur pour avis accueille favorablement les dispositions de l'article 65 du présent projet de loi de financement, de nature à remédier à certaines situations délicates et source d'injustices dans lesquelles un parent qui assumerait une partie de la charge de l'enfant en résidence alternée ne pourrait bénéficier d'une partie des prestations familiales versées en raison d'un désaccord entre les parents séparés. Ainsi qu'il l'a annoncé, le gouvernement a limité, dans un premier temps, sa réforme aux seules allocations familiales, qui représentent plus du tiers du montant total des prestations familiales versées, en raison des difficultés techniques liées à la mise en oeuvre du partage de l'ensemble des prestations familiales.
Selon les informations fournies par la CNAF, les juges aux affaires matrimoniales statuent en faveur de la résidence alternée dans environ 10 % des divorces, soit quelque 10.000 décisions par an.
En outre, ainsi que l'a souligné notre collègue député, Marie-Françoise Clergeau, rapporteure au nom de la commission des affaires culturelles, familiales et sociales de l'Assemblée nationale 35 ( * ) , cette mesure devrait avoir un impact financier pour la branche famille quelles que soient les modalités de calcul retenues, en raison de la progressivité du barème des allocations familiales établi en fonction du nombre d'enfants.
Allocations familiales versées avant et après partage des prestations
(en euros)
|
Situation des parents au regard des allocations familiales en cas de garde alternée |
Situation en 2006 |
Hypothèse de proratisation entre les deux parents |
|
1. Parent seul avec 2 enfants en garde alternée |
115,07 |
57,54 |
|
2. Famille recomposée avec 2 enfants et 2 enfants en garde alternée |
115,07 |
307,43 |
|
Total mensuel (1+2) |
230,14 |
364,97 |
|
Total annuel |
2.761,68 |
4.379,61 |
|
Surcoût annuel |
1.617,93 |
Source : commission des affaires culturelles, familiales et sociales de l'Assemblée nationale
d) La création du congé de soutien familial (article 66)
L'article 66 du présent projet de loi de financement, adopté par l'Assemblée nationale, avec quelques modifications rédactionnelles, propose la création, au sein du code du travail, d'un congé dit de soutien familial, d'une durée de trois mois, renouvelable dans la limite d'une année, ouvert aux personnes qui exercent une activité professionnelle et qui souhaitent l'interrompre pour s'occuper d'un membre de leur famille atteint d'un handicap ou d'une perte d'autonomie d'une particulière gravité .
Ce congé de soutien familial est de droit pour les salariés sous réserve de respecter une condition d'ancienneté dans l'entreprise. Il concerne les aidants familiaux auprès des personnes âgées ou des personnes handicapées dont le handicap est particulièrement lourd (taux d'incapacité supérieur à 80 %) ainsi que les parents assumant la charge d'un enfant handicapé et bénéficiant à ce titre de l'allocation d'éducation de l'enfant handicapé (AEEH) versée par les caisses d'allocations familiales.
•
Les conditions d'ouverture de droits au
congé de soutien familial
Le congé de soutien familial est ouvert à tout salarié justifiant d'une ancienneté minimale de deux ans dans l'entreprise, dont l'ascendant, le descendant ou l'enfant dont il assume la charge ou le collatéral jusqu'au quatrième degré présente un handicap ou une perte d'autonomie d'une particulière gravité rendant nécessaire qu'un proche cesse son activité pour le prendre en charge.
La personne aidée doit résider en France de manière stable et régulière et ne pas vivre dans un établissement ou chez un tiers autre que le salarié sollicitant le congé.
•
Les éléments visant à
protéger le salarié suspendant son activité
L'article 66 du présent projet de loi de financement prévoit plusieurs dispositions permettant de protéger le salarié qui suspend son activité pour éviter qu'il ne soit pénalisé dans sa rémunération ou dans son déroulement de carrière lorsqu'il reprendra son travail.
Ainsi, il est précisé qu'il doit pouvoir retrouver le poste qu'il occupait antérieurement ou un emploi similaire en termes de qualification, sa rémunération devant être au moins équivalente à celle qu'il percevait avant son départ en congé. En outre, le congé ne doit pas entraîner de pénalisation en termes d'avantages liés à l'ancienneté ou d'autres avantages sociaux acquis dans le début du congé.
•
Le maintien des droits à formation
et à retraite du salarié
L'article 66 précité prévoit également :
- que la période d'absence au titre du congé de soutien familial est intégralement prise en compte pour le calcul de l'ancienneté dans l'entreprise permettant de bénéficier d'un congé individuel de formation ;
- le maintien des droits à retraite pour le bénéficiaire du congé de soutien familial en prévoyant une affiliation à l'assurance vieillesse du parent au foyer (AVPF). Créée en 1972, cette affiliation gratuite à l'assurance vieillesse garantit à la personne qui cesse ou réduit son activité professionnelle pour s'occuper de l'éducation de ses enfants ou d'un enfant handicapé, une continuité de ses droits à la retraite. Il est précisé que la Caisse nationale de solidarité pour l'autonomie (CNSA) remboursera à la CNAF les cotisations acquittées par les organismes débiteurs des prestations familiales pour les personnes en congé de soutien familial lorsque la personne aidée est une personne âgée.
D'après les informations fournies par le gouvernement, le congé de soutien familial est susceptible de bénéficier, à compter du 1 er janvier 2007, à plus de 15.000 personnes par an, pour un coût total de 10,5 millions d'euros, à la charge de la CNSA .
e) La création d'un prêt à taux zéro pour les jeunes entrant dans la vie active (article 67)
L'article 67 du présent projet de loi de financement traduit une annonce faite par le Premier ministre lors de la conférence de la famille du 3 juin 2006 de création d'un prêt « avenir jeunes ». D'après l'exposé des motifs de cet article, il propose la mise en place de « prêts à taux zéro », bénéficiant d'une garantie de l'Etat, grâce au fonds de cohésion sociale, destinés aux jeunes adultes de 18 à 25 ans pour financer des dépenses liées à leur entrée dans la vie active (achat d'un véhicule, habillement, équipement professionnel, etc.).
D'après les informations fournies par le gouvernement, ces prêts devraient être d'un montant maximal unitaire de 5.000 euros pour une durée de remboursement de cinq ans et seront accordés sous condition de ressources. Ils seront distribués par les réseaux bancaires partenaires, selon des modalités définies par convention. La première année, une enveloppe de 150 millions d'euros de prêts devrait être garantie et bonifiée tandis que le coût de cette mesure pour la CNAF est estimé à 15 millions d'euros .
Ainsi, le premier alinéa de l'article 67 précité dispose que le fonds de cohésion sociale, créé par la loi n° 2005-32 du 18 janvier 2005 de programmation pour la cohésion sociale, peut garantir des avances remboursables à taux bonifié 36 ( * ) accordées, par des établissements de crédit avec lesquels il a passé convention, à des personnes de moins de vingt-cinq ans pour les aider dans leur insertion professionnelle.
Le deuxième alinéa de cet article précise que le coût de la bonification d'intérêts est à la charge de la CNAF qui peur également participer au financement de la garantie.
|
Le fonds de cohésion sociale Le fonds de cohésion sociale est un fonds sans personnalité morale dont la gestion est confiée, par mandat, à la Caisse des dépôts et consignations dans le cadre de ses missions d'intérêt général. Une convention entre l'Etat et la Caisse a été signée en avril 2005 pour une durée de cinq ans pour organiser cette délégation. Le fonds de cohésion sociale est destiné à garantir des prêts accordés par les établissements bancaires conventionnés par la Caisse des dépôts dans deux domaines . Le premier secteur concerne la garantie de micro-crédits professionnels pour permettre à des personnes en difficulté créant ou reprenant une entreprise d'obtenir un prêt bancaire. Le deuxième domaine d'intervention concerne la garantie de micro-crédits sociaux. Il s'agit de permettre à des personnes à faibles revenus, habituellement exclues du système bancaire traditionnel, d'obtenir un prêt pour des projets permettant leur insertion sociale et professionnelle. L'intervention du fonds de cohésion sociale va toujours de pair avec un accompagnement social adapté, assuré par des associations, pour éviter les incidents de paiements. En moyenne les prêts accordés sont compris dans une fourchette de 300 à 4.000 euros sur une durée de six à soixante mois . Le fonds est financé par des contributions de l'Etat dont le montant a été fixé dans la loi de programmation pour la cohésion sociale pour la période de 2005 à 2009 ; sur cette période ses crédits devraient s'élever à 73 millions d'euros . En 2005 le fonds a abondé plusieurs fonds de garantie spécialisés dans l'aide à l'insertion économique pour un montant de crédits de 3,2 millions d'euros . Quant au micro-crédit social , il a représenté 4 millions de crédits pour l'année 2005 . La gestion de la garantie des prêts à taux zéro pour l'insertion professionnelle des jeunes représente une nouvelle mission pour le Fonds de cohésion car les sommes en jeu sont d'une ampleur bien supérieure que celles attribuées au micro-crédit. Source : commission des affaires culturelles, familiales et sociales de l'Assemblée nationale |
D'après les informations recueillies par votre rapporteur pour avis, le fonds de cohésion sociale serait actuellement en cours de négociation de convention avec les établissements de crédit susceptible d'accorder des avances remboursables aux jeunes entrant dans la vie professionnelle. En outre, les modalités précises de gestion des prêts, et en particulier les relations entre les établissements de crédit, le fonds de cohésion sociale et la CNAF, sont encore en cours de discussion.
Votre rapporteur pour avis estime que les dispositions de l'article 67 du présent projet de loi de financement peuvent être considérées comme un véritable « coup de pouce » donné aux jeunes entrant dans la vie professionnelle. Il considère toutefois que la rédaction de cet article peut être améliorée afin de préciser :
- d'une part, que les bénéficiaires de ces avances remboursables sont des personnes âgées de 18 à 25 ans (l'article prévoit, dans sa rédaction adoptée à l'Assemblée nationale que sont concernées les personnes de moins de vingt-cinq ans, sans limite d'âge inférieure) ;
- d'autre part, que les modalités d'application de cet article , notamment les conditions d'accès aux avances remboursables par les bénéficiaires visés ainsi que les conditions de cumul de ces avances remboursables avec les autres aides financières pouvant être allouées aux bénéficiaires de ces avances, devront être fixées par décret en Conseil d'Etat .
* 10 Loi n° 2005-1579 du 19 décembre 2005.
* 11 Loi n° 2003-1199 du 18 décembre 2003.
* 12 Cet article prévoit l'établissement d'un protocole de soins dans certains cas, en particulier pour les patients atteints d'une affection de longue durée.
* 13 Rapport n° 3091 - XII ème législature, mai 2006.
* 14 Loi n° 2002-1487 du 20 décembre 2002.
* 15 Loi n° 2003-1199 du 18 décembre 2003.
* 16 Loi n° 2005-1579 du 19 décembre 2005.
* 17 Loi n° 2001-1246 du 21 décembre 2001.
* 18 Jusqu'au vote de la loi de financement de la sécurité sociale pour 2005, ce fonds de concours, créé en 2001, avait uniquement pour vocation de protéger les « personnes exposées à un agent microbien, toxique, chimique ou radiologique utilisé dans le cadre d'un acte terroriste », donc de financer le plan communément appelé « Biotox ». L'élargissement de ses missions, par l'article 37 de la loi de financement de la sécurité sociale pour 2005, à toute menace sanitaire grave quelle que soit sa nature avait précisément pour vocation de faire participer l'assurance maladie à la prévention et au traitement des crises sanitaires graves d'origine non terroriste telle que des épidémies (pandémie grippale) ou des alertes liées à des risques environnementaux. La contribution de l'assurance maladie à ce fonds aux missions élargies avait été fixée à 62 millions d'euros en 2004.
* 19 Décision n° 2005-528 DC du 15 décembre 2005.
* 20 Ces deux articles fixent, l'un pour 2005 et l'autre pour 2006, le montant de la contribution obligatoire des caisses d'assurance maladie au fonds de concours destiné à l'achat, au stockage et à la livraison de produits destinés à la prophylaxie ou aux traitements d'un grand nombre de personnes exposées à une menace sanitaire grave, quelle que soit son origine ou sa nature (terrorisme biologique ou chimique, pandémie grippale...).
* 21 En vertu du premier alinéa du II de cet article, les fonds de concours sont constitués « d'une part, par des fonds à caractère non fiscal versés par des personnes morales ou physiques pour concourir à des dépenses d'intérêt public et, d'autre part, par le produit de legs et donations attribués à l'Etat » ; aux termes du dernier alinéa du paragraphe II : « l'emploi des fonds doit être conforme à l'intention de la partie versante. A cette fin, un décret en Conseil d'Etat définit les règles d'utilisation des crédits ouverts par voie de fonds de concours ».
* 22 Commentaire des Cahiers du Conseil constitutionnel n° 20 (décisions d'octobre 2005 à mars 2006).
* 23 Avis n° 71 (2005-2006).
* 24 Réunion de la commission des affaires sociales du mardi 24 octobre 2006, Audition de Mme Danièle Karniewicz, présidente du conseil d'administration de la Caisse nationale d'assurance vieillesse des travailleurs salariés (CNAV), Bulletin des Commissions du Sénat n° 4 (session ordinaire 2006-2007), 28 octobre 2006.
* 25 Ibidem.
* 26 Ce compte avait fait l'objet d'une rémunération sur la base du taux moyen des bons du Trésor à taux fixe et intérêts précomptés (BTF trois mois) moins 0,05 %, émis au cours de la période.
* 27 Loi n° 2005-1579 du 19 décembre 2005.
* 28 Il prévoyait que ces sommes seraient placées directement en titres émis par l'Etat et que leur gestion serait confiée, sous l'autorité du directoire, à la Caisse des dépôts et consignations.
* 29 M. Philippe Marini, rapporteur général, rapport n° 368 (2004-2005) sur le projet de loi portant diverses dispositions d'adaptation au droit communautaire dans le domaine de l'assurance.
* 30 Depuis le 30 juin 2005, le FRR gère, pour le compte de la CNAVTS, 40 % de la soulte versée par les industries électriques et gazières en compensation de l'adossement du régime des IEG au régime général, soit 3,06 milliards d'euros. Les plus-values latentes sont esitmées à 2 milliards d'euros fin 2006.
* 31 Sont toutefois maintenues des exceptions en voie d'extinction, antérieures à la loi portant réforme des retraites : mécanismes d'indemnisation de la privation partielle d'emploi et de préretraite établis par voie conventionnelle (article L. 352-3 du code du travail), préretraites progressives (3° de l'article L. 322-4 du même code, aujourd'hui abrogé), et tout autre avantage de préretraite défini antérieurement à la publication de la loi portant réforme des retraites.
* 32 « Le drame de l'amiante en France : comprendre, mieux réparer, en tirer des leçons pour l'avenir », rapport d'information n° 37 (2005-2006) de nos collègues Gérard Dériot et Jean-Pierre Godefroy.
* 33 Outre la PAJE (prestation d'accueil du jeune enfant), les aides à la petite enfance comprennent l'APJE (allocation pour jeune enfant, comptabilisée parmi les prestations d'entretien), l'APE (allocation parentale d'éducation), l'AFEAMA (aide à la famille pour l'emploi d'une assistante maternelle agréée) et l'AGED (allocation de garde d'enfant à domicile).
* 34 Les mesures d'économie, ayant un impact positif sur le solde de la branche, sont positives tandis que les mesures entraînant des dépenses nouvelles au titre de la branche sont négatives.
* 35 Rapport n° 3384, tome 3, XII ème législature, Assemblée nationale.
* 36 La notion d'avance remboursable à taux bonifié est plus large que celle de « prêt à taux zéro » figurant dans l'exposé des motifs de l'article 67 mais elle permet de mettre en place ce type de prêt.







