Rapport n° 88 (2010-2011) de M. Alain VASSELLE , fait au nom de la commission des affaires sociales, déposé le 3 novembre 2010
-
AVANT-PROPOS
-
I. UNE SITUATION FINANCIÈRE GLOBALE QUI RESTE
DÉGRADÉE
-
A. UN DÉFICIT D'UN NIVEAU ÉLEVÉ
MALGRÉ UNE MEILLEURE MAÎTRISE DES DÉPENSES
-
B. L'ONDAM : UN CONCEPT PERFECTIBLE, MAIS QUI
MONTRE PROGRESSIVEMENT SON EFFICACITÉ
-
1. Ondam 2009 : un dépassement
limité
-
2. Ondam 2010 : le gel de certaines dotations
devrait permettre de tenir l'objectif voté en loi de financement
-
3. Ondam 2011 : la progression est globalement
limitée à 2,9 %, avec un objectif identique pour les soins
de ville et les établissements de santé
-
4. De nouveaux efforts sont programmés pour
la période 2012-2014, avec une progression de l'Ondam limitée
à 2,8 %
-
1. Ondam 2009 : un dépassement
limité
-
A. UN DÉFICIT D'UN NIVEAU ÉLEVÉ
MALGRÉ UNE MEILLEURE MAÎTRISE DES DÉPENSES
-
II. QUELQUES VOIES D'AMÉLIORATION
STRUCTURELLE
-
III. LES GRANDS POSTES DE DÉPENSES DE
SANTÉ EN FRANCE
-
I. UNE SITUATION FINANCIÈRE GLOBALE QUI RESTE
DÉGRADÉE
-
TRAVAUX DE LA COMMISSION
N° 88
SÉNAT
SESSION ORDINAIRE DE 2010-2011
|
Enregistré à la Présidence du Sénat le 3 novembre 2010 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur le projet de loi de financement de la sécurité sociale pour 2011 , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE,
Par M. Alain VASSELLE,
Sénateur,
Rapporteur général.
Tome II :
Assurance maladie
|
(1) Cette commission est composée de : Mme Muguette Dini , présidente ; Mme Isabelle Debré, M. Gilbert Barbier, Mme Annie David, M. Gérard Dériot, Mmes Annie Jarraud-Vergnolle, Raymonde Le Texier, Catherine Procaccia, M. Jean-Marie Vanlerenberghe , vice-présidents ; MM. Nicolas About, François Autain, Paul Blanc, Jean-Marc Juilhard, Mmes Gisèle Printz, Patricia Schillinger , secrétaires ; M. Alain Vasselle, rapporteur général ; Mmes Jacqueline Alquier, Brigitte Bout, Claire-Lise Campion, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Yves Daudigny, Mmes Christiane Demontès, Catherine Deroche, M. Jean Desessard, Mme Sylvie Desmarescaux, M. Guy Fischer, Mme Samia Ghali, MM. Bruno Gilles, Jacques Gillot, Adrien Giraud, Mme Colette Giudicelli, MM. Jean-Pierre Godefroy, Alain Gournac, Mmes Sylvie Goy-Chavent, Françoise Henneron, Marie-Thérèse Hermange, Gélita Hoarau, M. Claude Jeannerot, Mme Christiane Kammermann, MM. Ronan Kerdraon, Marc Laménie, Serge Larcher, André Lardeux, Dominique Leclerc, Jacky Le Menn, Jean-Louis Lorrain, Alain Milon, Mmes Isabelle Pasquet, Anne-Marie Payet, M. Louis Pinton, Mmes Janine Rozier, Michèle San Vicente-Baudrin, MM. René Teulade, François Vendasi, André Villiers. |
Voir les numéros :
|
Assemblée nationale ( 13 ème législ.) : |
2584, 2912, 2916 et T.A. 553 |
Sénat : 84 et 90 (2010-2011)
|
Dans le domaine de l'assurance maladie, le projet de loi de financement de la sécurité sociale pour 2011 s'inscrit dans le prolongement des précédents. Il renforce la maîtrise médicalisée des dépenses en prévoyant notamment la négociation par le comité économique des produits de santé (Ceps) d'un accord cadre avec les professionnels du secteur des dispositifs médicaux, l'imposition aux conditions de droit commun des médicaments orphelins dont le chiffre d'affaires est suffisant, la mise sous entente préalable des transferts vers les centres de soins de suite ou de réadaptation ou l'identification plus précise des enveloppes consacrées à la psychiatrie et aux soins de suite. Par la voix de son rapporteur général, Alain Vasselle, la commission des affaires sociales soutient cette démarche comme elle approuve les autres mesures prises dans cet objectif : baisse de prix de médicaments ou nouveaux ajustements de tarifs en radiologie et en biologie. Elle est également très favorable au relèvement du plafond de ressources pour pouvoir accéder à l'aide à la complémentaire santé (ACS). Par ailleurs, elle continue de porter son attention sur l'hôpital, dont les dépenses absorbent près de la moitié des ressources de la branche maladie et dont la situation financière est, dans certains cas, préoccupante. Elle estime, comme la Cour des comptes, que d'importantes marges d'efficience peuvent y être mobilisées. Elle regrette à cet égard le nouveau report de la facturation individuelle des hôpitaux aux caisses d'assurance maladie. Dans le prolongement de ses travaux précédents, notamment au sein de la Mecss, elle propose de fixer des étapes ciblées pour atteindre l'objectif de convergence tarifaire en 2018 . Après les élections professionnelles de septembre dernier, l'année 2011 sera consacrée aux négociations conventionnelles ; elles seront déterminantes pour améliorer l'accès aux soins, lutter contre les dépassements d'honoraires et prendre en compte la performance dans la rémunération. La commission propose en outre : le renforcement de la procédure d'alerte et des mesures de redressement à proposer en cas de dépassement de l'Ondam ; l'amélioration de l'information du Parlement sur les dotations annuelles Migac et les objectifs de dépenses en matière de psychiatrie et de soins de suite ou de réadaptation ; le renforcement de la compétence médico-économique de la Haute Autorité de santé en lien avec le Ceps ; la suppression de l'article 40 du projet de loi relatif à l'expérimentation des maisons de naissance ;
le développement des
alternatives
à l'hospitalisation
, notamment par l'expérimentation de
centres autonomes de chirurgie ambulatoire.
|
AVANT-PROPOS
Mesdames, Messieurs,
En 2009, les dépenses de santé se sont élevées à 226 milliards d'euros en France en 2009, soit 11,6 % de la richesse nationale. Comme c'est le cas dans tous les pays développés, on constate que la consommation de soins suit une tendance haussière plus dynamique que celle de la croissance économique : le vieillissement de la population, l'amélioration des techniques, le développement des dépistages précoces alimentent mécaniquement la demande, de même que les modes de vie ou modifications environnementales créent des besoins sans cesse renouvelés.
Se pose alors le problème du financement de ces dépenses, avec plus d'acuité encore lorsque la crise économique limite les ressources et creuse les déficits dans des propositions dramatiquement inédites. La France a fait le choix de préserver l'accès de tous aux soins, en s'imposant non pas une maîtrise comptable mais une maîtrise médicalisée.
L'engagement du Président de la République sur la tenue d'un objectif national de dépenses d'assurance maladie limité à 2,9 % en 2011, puis 2,8 % de 2012 à 2014, participe de cette démarche. Son respect suppose toutefois la poursuite de réformes structurelles de long terme que les précédents projets de loi de financement ont engagées et qu'il faut conforter et approfondir.
Les textes successifs ont créé des outils, des organismes et des procédures dont la liste serait difficilement exhaustive : publication de référentiels et d'études médico-économiques par la Haute Autorité de santé, tarification à l'activité, convergence intersectorielle, contrats d'amélioration des pratiques professionnelles ou de la qualité des soins, etc. Ce projet de loi de financement s'attache à son tour à l'amélioration du pilotage des dépenses par le renforcement des compétences du comité d'alerte sur le suivi infra-annuel des dépenses et sur le contrôle des hypothèses permettant de fixer l'Ondam de l'année suivante.
La recherche de dispositifs de prise de décision plus transparents trouve néanmoins sa limite lorsqu'on constate que le Gouvernement a décidé de mettre en réserve certains crédits s'apparentant à des dotations budgétaires, avant même l'adoption de l'arrêté qui les détermine. Sans le contester dans son rôle, on peut néanmoins regretter l'absence d'association, et même d'information, du Parlement sur la fixation de ces enveloppes et souhaiter, avec votre commission, l'évolution des textes pour pallier cette carence.
Par ailleurs, l'année 2011 sera marquée par les négociations conventionnelles, qui devront engager notre système de soins vers une meilleure prise en compte de la performance et la limitation des dépassements d'honoraires à laquelle votre commission attache la plus grande importance au moment où l'on parle de multiplication de comportements de renoncement aux soins.
Enfin, cette année encore, l'intérêt se porte sur l'hôpital car, contrairement aux soins de ville, les dépenses hospitalières progressent au-delà des objectifs qui leur sont assignés. En septembre dernier, la Cour des comptes a présenté dans son rapport annuel sur la sécurité sociale une étude préoccupante sur la situation financière de certains établissements ; il faudra en tenir compte. Les hôpitaux ont été soumis à des transformations majeures ces dernières années mais des marges réelles de progrès subsistent et doivent impérativement être exploitées.
Ce projet de loi de financement pour 2011 prolonge les efforts entrepris les années précédentes avec l'objectif de stabiliser le déficit de la branche maladie sans sacrifier le niveau élevé de la qualité des soins.
I. UNE SITUATION FINANCIÈRE GLOBALE QUI RESTE DÉGRADÉE
A. UN DÉFICIT D'UN NIVEAU ÉLEVÉ MALGRÉ UNE MEILLEURE MAÎTRISE DES DÉPENSES
1. Un déficit stable en 2010 et 2011 d'environ 11,5 milliards d'euros
Les recettes des quatre branches de la sécurité sociale n'ont pas été affectées de la même manière par la récession de 2009, en raison de leurs différences de structure. La baisse des produits a été la plus forte pour la Cnam et pour la Cnaf 1 ( * ) .
La branche maladie a enregistré la plus forte dégradation de son solde, son déficit passant de 4,4 milliards à 10,6 milliards d'euros. Il correspond ainsi à 7,4 % de ses dépenses en 2010.
|
Solde du régime général |
||||
|
(en milliards d'euros) |
||||
|
2008 |
2009 |
2010
|
2011
|
|
|
Branche maladie |
- 4,4 |
- 10,6 |
- 11,4 |
- 11,5 |
|
Toutes branches |
- 10,2 |
- 20,3 |
- 23,1 |
- 21,3 |
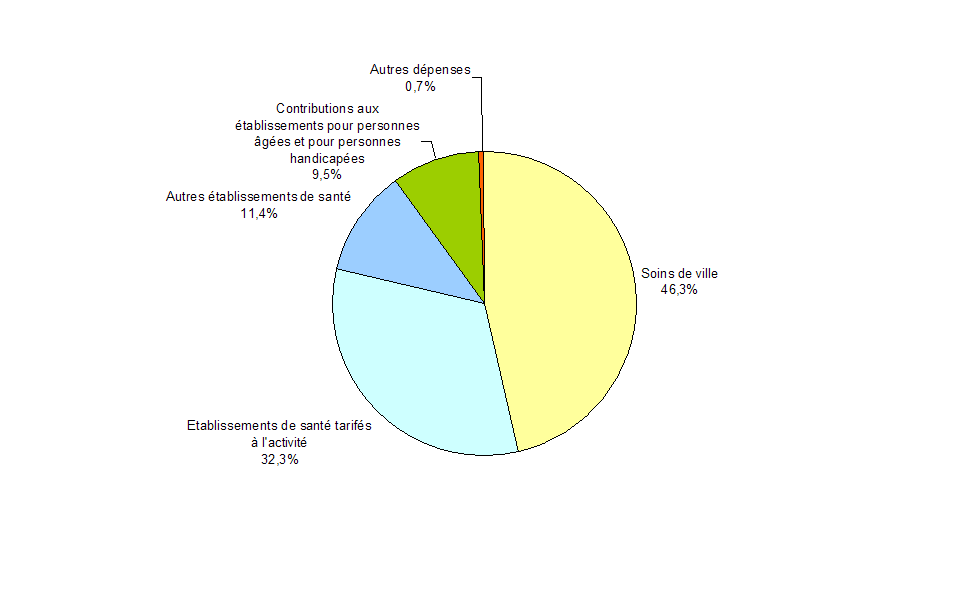
2. Les dépenses de santé en France absorbent 11,6 % de son produit intérieur brut
Les dépenses de santé, d'un montant global de 226 milliards d'euros en 2009, représentent 11,6 % du produit intérieur brut, ce qui situe la France au deuxième rang des pays de l'OCDE pour la part de la richesse nationale consacrée à la santé. Toutefois, en rapportant ces dépenses brutes aux parités de pouvoir d'achat, usage habituel des statisticiens pour permettre une appréciation plus fine des comparaisons internationales, l'OCDE estime que la France se situe au septième rang de ses pays membres derrière les Etats-Unis, la Norvège, la Suisse, le Canada, les Pays-Bas et l'Autriche, et au même niveau que la Belgique, l'Allemagne et le Danemark.
Comme dans la plupart des pays, la progression a été très soutenue depuis les années soixante, puisque cette part a triplé. Pour autant, la France est l'un des pays où la variation des dépenses de santé est la plus faible depuis 1997 : 2,5 % en taux annuel moyen contre 4,9 % pour le Royaume-Uni, 4,1 % pour la moyenne des pays de l'OCDE, 3,8 % pour le Canada, 3,4 % pour les Etats-Unis, mais 1,7 % en Allemagne.
Les dépenses correspondant aux soins proprement dits et aux frais qui y sont liés au bénéfice des malades représentent 86 % de l'ensemble des dépenses de santé en France, soit 195 milliards d'euros . Elles regroupent les soins hospitaliers, les soins ambulatoires (ou soins de ville), les médicaments et autres biens médicaux, les indemnités journalières versées au titre de la maladie, de la maternité et des accidents du travail, les transports de malades et les soins aux personnes âgées en établissement.
Le coût de gestion de la santé, en termes de comptabilité nationale, s'élève à 15 milliards d'euros et représente 6,6 % du total. Les principaux régimes de base dépensent ainsi 8,3 milliards, les organismes complémentaires 5,6 milliards et l'Etat 1,2 milliard.
Le solde couvre principalement la politique de prévention , à hauteur de 6 milliards d'euros et la recherche médicale et pharmaceutique pour un montant de 7,5 milliards .
Dépenses totales de santé en France en
2009 :
226 milliards d'euros
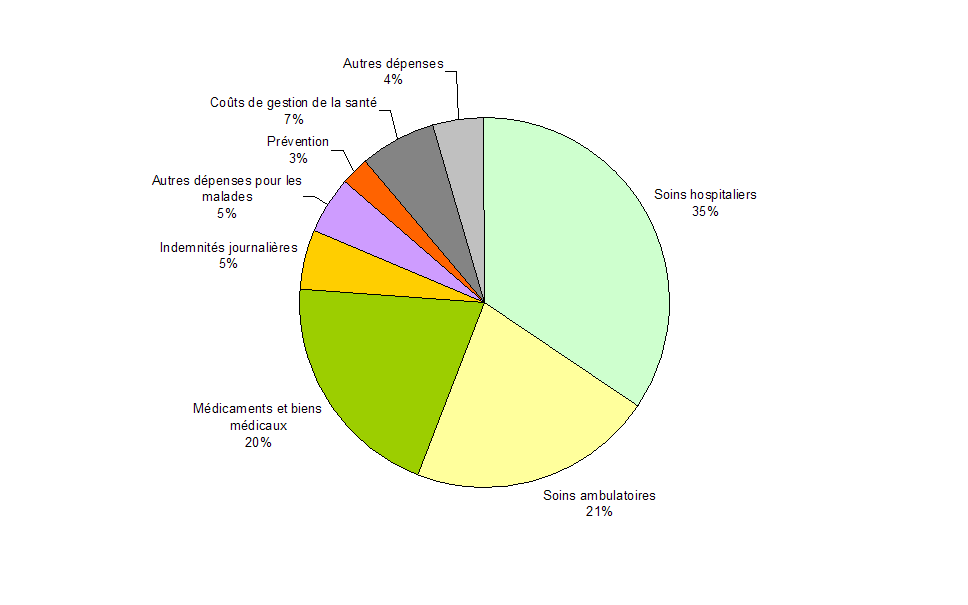
Source : Drees, comptes nationaux de santé
3. Des dépenses relativement maîtrisées depuis quelques années
Entre 1996 et 2000, les progressions respectives des dépenses de santé et du Pib ont suivi des tendances globalement parallèles ; une déconnexion importante s'est produite entre 2001 et 2004, période durant laquelle les dépenses de santé ont crû nettement plus vite que le Pib. A partir de 2005, l'évolution redevient comparable, hormis l'année 2009, exceptionnelle en raison de la crise économique et financière.
Taux de croissance de la consommation
de soins et de
biens médicaux en France
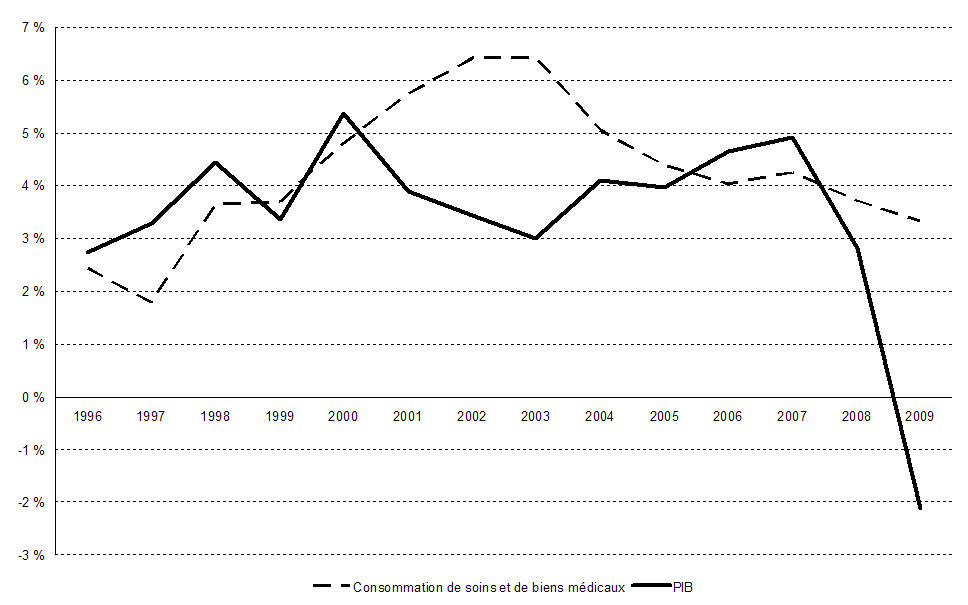
Source : Drees, comptes nationaux de santé
Lorsque l'on analyse l'évolution de la consommation de soins et de biens médicaux en France en distinguant l'effet provenant des volumes d'activité et celui résultant de l'effet prix des prestations ou des actes, on constate que les résultats positifs obtenus ces dernières années pour contenir la progression des dépenses de santé proviennent principalement d' une contraction importante de l'effet prix , qui est inférieur à 1 % depuis 2006. L'augmentation des volumes reste soutenue , à un peu plus de 3 % chaque année.
Evolution de la consommation
de soins et de biens
médicaux en France
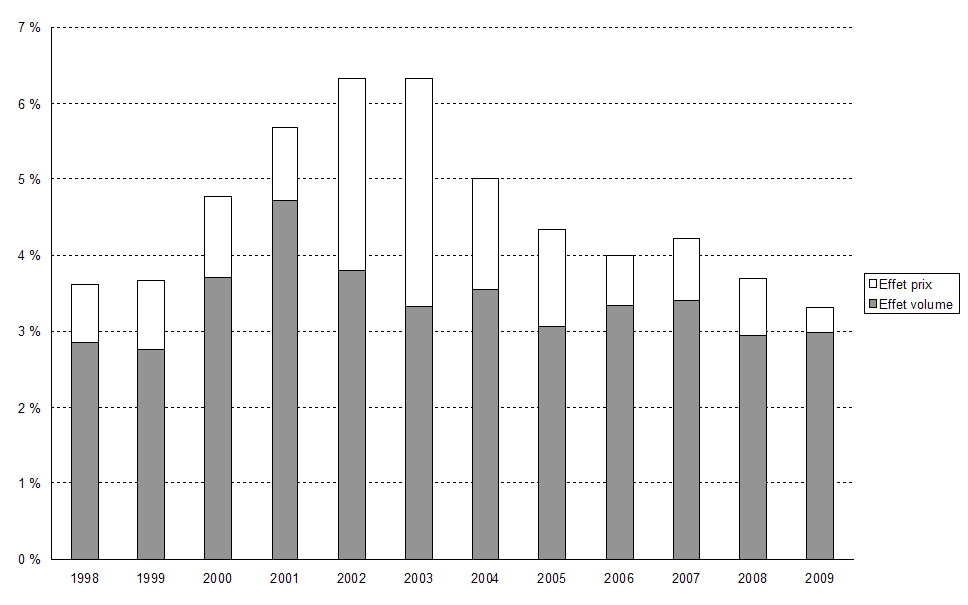
Source : Drees, comptes nationaux de santé
Ainsi, alors que le taux de croissance des dépenses de l'assurance maladie se situait entre 5 % et 7 % par an entre 2000 et 2004, il a été stabilisé depuis lors entre 3 % et 4 %.
On l'a vu, cette amélioration résulte largement d'un effet prix, c'est-à-dire des efforts portés sur la maîtrise médicalisée des dépenses. En effet, de multiples causes conduisent à une évolution spontanée des volumes plus importante : vieillissement de la population, avancées thérapeutiques, nouvelles techniques de soins, etc.
Selon la Cnam, les pathologies chroniques contribuent pour 80 % à la croissance des dépenses, principalement en raison de l'augmentation rapide des effectifs de patients. Entre 2005 et 2008, le volume total des dépenses liées aux pathologies sévères a crû de 4,6 % par an en moyenne contre 0,7 % pour les autres remboursements de l'assurance maladie : par exemple, les dépenses liées aux affections cardiovasculaires ont progressé de 6,7 % par an en moyenne sur cette période, et celles liées au diabète de 7,2 %.
Cette augmentation rapide des patients traités pour des pathologies lourdes pose naturellement la question lancinante de la réforme des affections de longue durée (ALD) , à laquelle la Haute Autorité de santé (HAS) a consacré de nombreux travaux. Cette année, le PLFSS ne contient aucune disposition de nature législative à ce titre mais, dans le cadre des mesures d'économies, l'annexe 9 indique que :
- l'hypertension artérielle sévère va être retirée de la liste des ALD, car le Gouvernement considère qu'elle est plus un facteur de risque qu'une pathologie avérée (20 millions d'euros d'économies estimées) ;
- la prise en charge du transport pour les assurés en ALD ne sera plus automatique mais devra être justifiée par l'état du malade (également 20 millions d'euros d'économies estimées).
Votre rapporteur général souligne depuis de nombreuses années 2 ( * ) la nécessité d'une réforme globale du régime des ALD qui est ancien, a mal vieilli et n'est plus adapté à sa double finalité sociale et médicale . En lien avec l'allongement de la durée de vie, on constate en effet une augmentation de la fréquence des complications pour certaines pathologies, par exemple le diabète ou les affections cardiovasculaires, et l'accroissement des formes plus graves et plus sévères des maladies justifie pleinement une telle réforme.
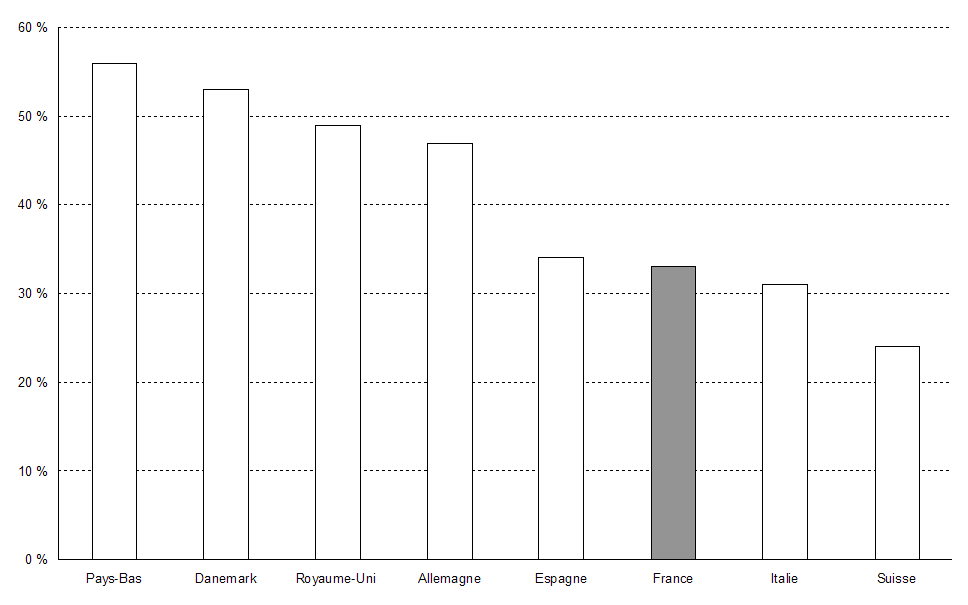
4. La question du reste à charge et du renoncement aux soins
Le financement des dépenses de soins en France reste très majoritairement assuré par la sécurité sociale qui en prend les trois quarts à sa charge.
En outre, les dépenses de santé sont fortement concentrées, phénomène qui gagne en acuité au fil des années. En 2009, les 10 % de la population engageant les dépenses les plus élevées consomment 60 % des soins de ville et les 60 % de la population ayant les dépenses les plus faibles n'en représentent qu'à peine 11 %. Il y a donc bien mutualisation des risques et redistribution des biens portants vers les malades.
|
Structure du financement des dépenses de
soins
|
||||
|
1995 |
2000 |
2005 |
2009 |
|
|
Sécurité sociale |
77,1 % |
77,1 % |
77,0 % |
75,5 % |
|
Etat, y compris CMU-c |
1,1 % |
1,2 % |
1,3 % |
1,3 % |
|
Organismes complémentaires |
12,2 % |
12,8 % |
13,2 % |
13,8 % |
|
Ménages |
9,6 % |
9,0 % |
8,4 % |
9,4 % |
|
Source : Drees, comptes nationaux de santé |
||||
Selon les comptes nationaux 2009 de la santé, la sécurité sociale prend en charge en moyenne :
- 90 % des dépenses à l'hôpital , 3 % seulement restant à la charge des ménages ;
- 65 % des soins ambulatoires ;
- 93 % du transport des malades ;
- 65 % des médicaments ;
- 44 % des autres biens médicaux.
Le reste à charge dans les dépenses
courantes de santé
dans les pays de l'OCDE en 2008
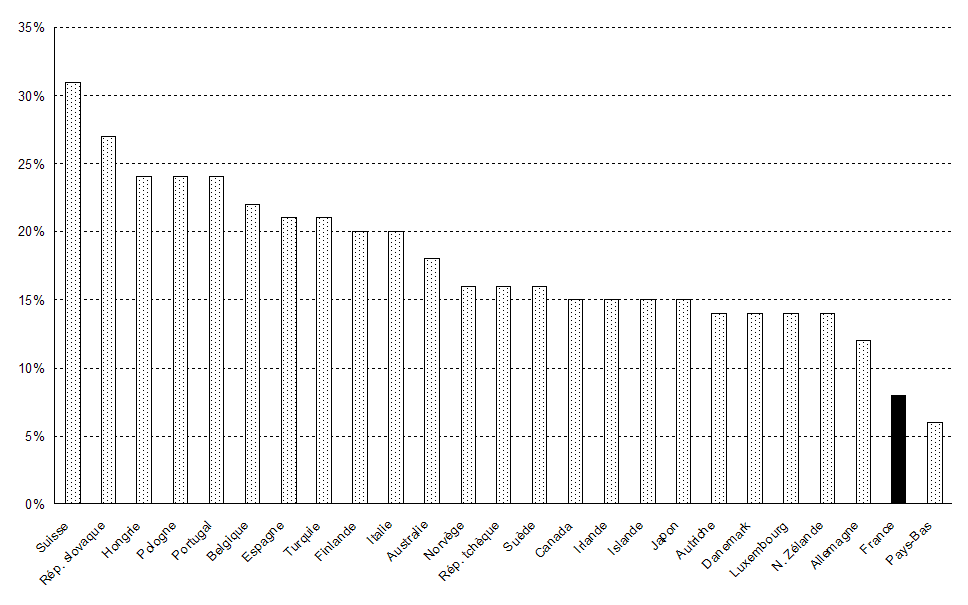
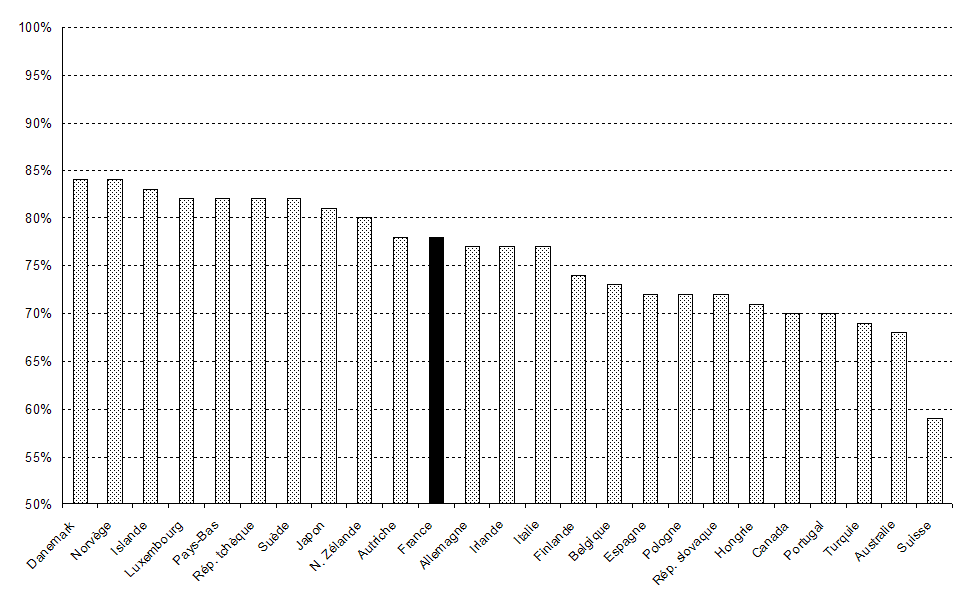
Source : Drees, comptes nationaux de santé
Si les comparaisons internationales sont à l'avantage de la France en ce qui concerne le reste à charge, ce résultat positif doit être tempéré par la présence importante des organismes complémentaires qui, s'ils assurent la solidarité entre les cotisants, relèvent du domaine facultatif et privé. Qui plus est, leur participation tend à progresser : elle est passée de 12,2 % en 1995 à 13,8 % en 2009 dans les dépenses de soins et de biens médicaux. Ce constat ne remet pas en cause, toutefois, le haut degré de couverture des dépenses par les régimes obligatoires de base.
Le financement public des dépenses courantes de
santé
dans les pays de l'OCDE en 2008
Source : Drees, comptes nationaux de santé
Le présent projet de loi de financement relève d'ailleurs le plafond de ressources pour pouvoir recevoir l'aide au paiement d'une assurance complémentaire santé (ACS), ce qui entraînera l'augmentation du nombre de bénéficiaires potentiels pour autant que cette mesure soit accompagnée de campagnes ciblées d'information.
Cette décision favorable requiert également, comme l'a indiqué la ministre de la santé, Roselyne Bachelot-Narquin, lors de son audition devant la commission, l'amélioration de la lisibilité et de la couverture des contrats des organismes complémentaires.
Les études d'opinion sont assez peu concluantes en ce qui concerne le reste à charge et la question subséquente du renoncement aux soins . Pour autant, on peut prendre pour acquis que ce comportement, dont l'ampleur reste à confirmer, se concentre principalement sur les soins dentaires et optiques. D'ailleurs, les comptes nationaux de la santé font clairement apparaître le volume élevé des dépassements dans le secteur dentaire : ils y représentent plus de la moitié de l'ensemble des honoraires perçus (4,2 milliards d'euros sur 8,3 milliards), mais seulement 4,4 % pour les généralistes et 16,3 % pour les spécialistes.
B. L'ONDAM : UN CONCEPT PERFECTIBLE, MAIS QUI MONTRE PROGRESSIVEMENT SON EFFICACITÉ
1. Ondam 2009 : un dépassement limité
Les dépenses entrant dans le périmètre de l'Ondam se sont élevées à 158,1 milliards d'euros en 2009, en progression de 3,5 % 3 ( * ) par rapport à l'année précédente, soit une évolution proche de celle enregistrée lors des exercices antérieurs. Le dépassement, minime, de 450 millions de l'objectif initialement fixé par la loi de financement de la sécurité sociale pour 2009 correspond à 0,3 % des dépenses.
Le sous-objectif soins de ville , respecté pour la première fois depuis 2005, atteint 73,2 milliards d'euros, en progression de 3,2 %. Le dynamisme plus grand de certains postes (transports, indemnités journalières de longue durée) et la réalisation incomplète de quelques mesures d'économies ont été compensés par une progression modérée des honoraires médicaux et des produits de santé, malgré le contexte épidémiologique de la fin de l'année.
Le total des deux sous-objectifs relatifs aux établissements de santé s'établit à 69,9 milliards d'euros, en progression de 3,5 %. En ce qui les concerne, le dépassement s'élève à 550 millions, dont 200 millions pour les cliniques privés et 350 millions pour les établissements anciennement financés sous dotation globale. Les établissements de santé expliquent donc entièrement le dépassement de l'Ondam constaté en 2009.
L'agence technique de l'information sur l'hospitalisation (Atih) interprète ce dépassement de presque 0,8 % par l'augmentation plus importante que prévue du volume des actes, sous l'effet conjugué de la montée en charge de la tarification à l'activité et de la nouvelle classification des séjours entrée en vigueur le 1 er mars 2009, la V11. La première incite les établissements à valoriser de façon plus complète leur activité par un meilleur codage des actes. La seconde a introduit plusieurs degrés de sévérité pour les groupes homogènes de malades (GHM) servant à la tarification, ce qui a pu entraîner une imputation à des niveaux de gravité plus élevés, donc plus coûteux.
Le sous-objectif consacré aux dépenses de l'assurance maladie en faveur des établissements et services pour personnes âgées a représenté 6,3 milliards d'euros, en progression de 5,6 % par rapport à 2008. Ce sous-objectif a compensé à hauteur de 150 millions le dépassement constaté sur les établissements de santé, en raison d'une sous-consommation structurelle des crédits dans ce secteur.
Le sous-objectif consacré aux dépenses de l'assurance maladie en faveur des établissements et services pour personnes handicapées s'est élevé à 7,7 milliards d'euros, en augmentation de 4,6 %.
2. Ondam 2010 : le gel de certaines dotations devrait permettre de tenir l'objectif voté en loi de financement
Les tendances se prolongent en 2010.
Les dépenses de soins de ville devraient s'établir à 75,2 milliards d'euros, en progression de 3,2 %, soit un rythme conforme au sous-objectif voté en loi de financement. Comme en 2009, les postes les plus dynamiques sont les honoraires paramédicaux, les frais de transports de malades et les indemnités journalières, alors que les honoraires médicaux et dentaires, les prescriptions de médicaments et les dépenses d'analyse médicales augmentent modérément.
Les données relatives aux établissements de santé montrent un dynamisme de la dépense supérieur aux objectifs . Ces dépenses auraient dû s'élever à 71,4 milliards, ce qui représente un dépassement de 500 millions, soit 0,25 %. Pour contrecarrer ce phénomène, le Gouvernement a décidé de mettre en réserve :
- 300 millions parmi les dotations affectées aux missions d'intérêt général et d'aide à la contractualisation (Migac), sur un total prévu de 8,1 milliards, soit 3,7 % des crédits ;
- 105 millions sur la dotation du fonds de modernisation des établissements publics et privés (Fmespp), opération réalisable grâce à la déchéance quadriennale des crédits du fonds. L' article 6 du présent projet de loi entérine cette réduction de 105 millions, « à titre exceptionnel », pour les crédits déchus au titre des années 2001 à 2005, mais précise que cette déchéance est mise en oeuvre pour la première fois cette année ; il s'agit donc d'une opération de stock qui ne se reproduira pas de manière aussi massive.
La décision de mettre en réserve ces crédits, puis certainement de les annuler, ajoutée à une sous-consommation de 100 millions d'euros sur le secteur des établissements et services pour personnes âgées, permet de respecter un Ondam à 162,4 milliards d'euros en 2010, en progression de 3 % par rapport à 2009, comme prévu en loi de financement pour 2010.
3. Ondam 2011 : la progression est globalement limitée à 2,9 %, avec un objectif identique pour les soins de ville et les établissements de santé
L' article 47 du présent projet de loi de financement fixe l'Ondam à 167,1 milliards d'euros en 2011, en progression de 2,9 % , avec une évolution identique de 2,8 % pour les sous-objectifs relatifs aux soins de ville et aux établissements de santé et une augmentation de 3,8 % pour les établissements et services médico-sociaux (4,4 % au titre de ceux pour personnes âgées et 3,3 % de ceux pour personnes handicapées).
Pour autant, les mêmes observations peuvent à nouveau être faites cette année sur la construction de l'Ondam et sa présentation : les changements de périmètres et autres « rebasages » ne permettent pas d'avoir une vision précise des évolutions d'une année sur l'autre, même si les tendances et les « grandes masses » restent tout à fait cohérentes. Qui plus est, il n'est pas précisé le devenir des 405 millions d'euros de crédits « mis en réserve » en 2010 : sont-ils simplement annulés ? La base de calcul 2010 intègre-t-elle cette éventuelle annulation ?
Le tableau suivant reprend les terminologies et les chiffres inclus dans les annexes du PLFSS :
|
(en milliards d'euros) |
||||||
|
PLFSS pour 2010 |
Annexe 7 du PLFSS pour 2011 |
|||||
|
Montant voté |
Taux d'évolution inscrit dans l'annexe 7 |
Base 2010 réactualisée |
Prévision 2010 |
Taux d'évolution |
Base pour 2011 |
|
|
Soins de ville |
75,2 |
2,8 % |
72,9 |
75,2 |
3,2 % |
75,2 |
|
Etablissements de santé |
71,2 |
2,8 % |
69,4 |
71,0 |
2,3 % |
70,9 |
|
Médico-social |
14,9 |
5,8 % |
14,4 |
15,1 |
5,0 % |
15,2 |
|
Autres dépenses |
1,0 |
5,0 % |
1,1 |
1,0 |
-1,6 % |
1,0 |
|
Total |
162,4 |
3,0 % |
157,7 |
162,4 |
3,0 % |
162,4 |
Sur le fond, la volonté politique d'afficher une évolution identique des sous-objectifs soins de ville et établissements de santé, soit 2,8 % en 2011, ne semble pas répondre à un enjeu spécifique de santé publique ou d'accès aux soins ; il sera donc nécessaire d'engager une réflexion approfondie pour l'avenir. Elle ne pourra cependant être menée que lorsque l'ensemble des interactions entre les différents sous-objectifs auront été calculés, ce qui pourrait nécessiter un découpage plus fin de l'Ondam.
L'objectif de dépenses d'assurance maladie en
2011 :
167 milliards d'euros
Source : article 47 du PLFSS
L'annexe 9 du PLFSS précise que l'objectif de contenir l'évolution de l'Ondam à 2,9 % en 2011 suppose de parvenir, compte tenu de l'augmentation tendancielle des dépenses, à des mesures d'économies d'environ 2,4 milliards tous régimes , dont 2 milliards pour le régime général.
|
(en millions d'euros) |
||
|
Tous régimes |
Part
|
|
|
Maîtrise médicalisée |
550 |
23 % |
|
Baisse de prix des produits de santé |
500 |
21 % |
|
Passage du secteur médico-social à une logique de crédits de paiement (modification comptable) |
300 |
13 % |
|
Optimisation de la performance hospitalière |
205 |
9 % |
|
Baisse de tarifs de certains professionnels de santé |
200 |
8 % |
|
Convergence tarifaire ciblée |
150 |
6 % |
|
Passage à 60 % des dispositifs médicaux actuellement remboursés à 65 % |
100 |
4 % |
|
Passage à 30 % des médicaments actuellement remboursés à 35 % |
95 |
4 % |
|
Passage de 91 à 120 euros du seuil d'application du forfait de 18 euros à l'hôpital |
95 |
4 % |
|
Ralentissement structurel des dépenses de médicaments (générication...) |
70 |
3 % |
|
Abaissement du taux K à 0,5 % |
50 |
2 % |
|
Mise en place d'un forfait pour les bandelettes (diabète) |
35 |
1 % |
|
Réforme de l'ALD sur l'hypertension artérielle |
20 |
1 % |
|
Fin de la prise en charge automatique à 100 % des transports pour les ALD |
20 |
1 % |
|
Total des mesures d'économies intégrées à l'Ondam |
2 390 |
100 % |
4. De nouveaux efforts sont programmés pour la période 2012-2014, avec une progression de l'Ondam limitée à 2,8 %
L'annexe B du PLFSS indique en outre que le Gouvernement souhaite fixer un taux annuel de croissance de l'Ondam à 2,8 % entre 2012 et 2014. Cet objectif ambitieux se propose de stabiliser la progression des dépenses à un rythme très modéré, ce qui nécessite la mobilisation de différents outils :
- l'adaptation systématique des prix et tarifs des produits de santé et des actes médicaux. De nouvelles étapes de convergence ciblée sont annoncées en matière de tarification hospitalière et ces outils doivent être orientés en faveur d'une organisation des soins moins coûteuse (prise en charge à domicile et chirurgie ambulatoire) ;
- la maîtrise médicalisée et la gestion du risque, c'est-à-dire l'efficience de l'offre de soins, par exemple la lutte contre les disparités de prise en charge sur le territoire, le respect des référentiels scientifiques ou des incitations à la performance ;
- l'amélioration de l'organisation des soins.
L'article 8 du projet de loi de programmation des finances publiques fixe d'ailleurs, dans les mêmes proportions en volume, le montant de l'Ondam pour les années à venir et prévoit que, pour garantir le respect de ces montants, une partie des dotations relevant de l'Ondam est mise en réserve au début de chaque exercice, à un niveau qui ne peut pas être inférieur à 0,3 % de l'ensemble.
II. QUELQUES VOIES D'AMÉLIORATION STRUCTURELLE
A. LE PILOTAGE DES DÉPENSES D'ASSURANCE MALADIE
1. Le groupe de travail présidé par Raoul Briet
En janvier 2010, le Président de la République a annoncé la création d'un groupe de travail sur le pilotage des dépenses d'assurance maladie, dont votre rapporteur général était membre. Le rapport, rendu en avril dernier, met en avant, comme le fait votre commission depuis plusieurs années, un certain nombre de faiblesses dans le dispositif actuel de l'Ondam et formule dix propositions.
a) Ses conclusions
La construction de l'objectif reste affectée de fragilités importantes, en termes de transparence ou de lien avec la politique de santé publique, qui ont pu entraîner des doutes dès le moment du vote au Parlement sur son caractère réaliste.
Par ailleurs, le suivi infra-annuel et la gestion en continu du risque de dépassement restent en deçà du degré d'exigence qui devrait s'attacher à des dépenses de cette ampleur. La dynamique des dépenses est mal anticipée et appréhendée, notamment en raison des insuffisances des systèmes d'information.
Enfin, la procédure d'alerte instituée en 2004 se révèle tardive et lourde à mettre en oeuvre ; qui plus est, l'absence de dépassement du seuil d'alerte tend parfois à supplanter la réalisation de l'Ondam comme objectif réel.
Le groupe de travail a ainsi souhaité mettre l'accent sur les conditions de construction de l'objectif, qui doivent être « robustes », et sur les mécanismes permettant tout au long de l'année de le respecter.
|
Trois concernent l'élaboration et le vote de l'Ondam et visent à accroître sa crédibilité vis-à-vis de l'ensemble des acteurs concernés : N°1 : Organiser via le comité d'alerte, une expertise externe sur les hypothèses techniques sous tendant la construction de l'Ondam avant le vote de la loi de financement. N°2 : Rassembler dans une annexe au PLFSS les informations détaillées sur l'exécution de l'Ondam de l'année en cours, ainsi que les hypothèses techniques faites pour la construction de l'Ondam de l'année à venir (décomposition du tendanciel et présentation détaillée des mesures correctrices et de leur impact). N°3 : Insérer davantage le vote de l'Ondam dans une perspective pluriannuelle ; dans un premier temps, à travers la mention à caractère informatif mais précisément justifiée des niveaux de l'Ondam envisagés pour les années N+2 et N+3 ; en explorant, dans un second temps, la faisabilité d'une loi de programmation triennale permettant de traiter, en lien avec la politique de santé, des questions de régulation à caractère structurel. Quatre propositions visent à rénover le cadre qui régit la gouvernance actuelle de l'Ondam afin de prévenir plus efficacement les risques de dépassement : N°4 : Instaurer un comité de pilotage de l'Ondam se réunissant régulièrement tantôt au niveau des ministres (de la santé et des comptes publics), tantôt au niveau des directeurs concernés, lui donner un fondement légal et tenir régulièrement informées de ses travaux les commissions compétentes du Parlement. N°5 : Renforcer le suivi statistique et comptable de l'Ondam et rassembler dans une même entité (le groupe de suivi statistique) l'ensemble des acteurs de la production de données. N°6 : Augmenter la fréquence des avis obligatoires du comité d'alerte en prévoyant un tel avis dès la mi-avril (incidences des résultats connus de l'année antérieure sur le respect de l'Ondam de l'année en cours). N°7 : Abaisser progressivement le seuil d'alerte à 0,50 % de l'Ondam afin d'inciter l'ensemble des acteurs à une gestion préventive et continue des risques de dépassement. Les trois dernières propositions visent à doter cette gouvernance renouvelée d' outils complémentaires visant principalement à prévenir les dépassements et, dans les cas exceptionnels d'alerte, à assurer la mise en oeuvre la plus rapide possible des mesures décidées : N°8 : Conditionner, sous la responsabilité du comité de pilotage, la mise en oeuvre de tout ou partie des mesures nouvelles contenues dans la loi de financement (ainsi que de celles susceptibles d'être décidées en cours d'année) au respect de l'Ondam. N°9 : Instaurer des mécanismes systématiques de mise en réserve en début d'année de dotations s'apparentant à des crédits budgétaires, les décisions de dégel total ou partiel, ou d'annulation, étant prises en cours d'année par le comité de pilotage.
N°10 : Prévoir en cas d'alerte des
mécanismes de décision adaptés et des procédures de
consultation simplifiées afin d'assurer la mise en oeuvre effective
rapide des mesures correctrices.
|
b) Leur mise en oeuvre
• La loi organique relative à la gestion de la dette sociale
A l'initiative de votre rapporteur général, le Sénat a introduit, en septembre dernier, dans la loi organique relative à la gestion de la dette sociale 4 ( * ) , deux mesures tendant à améliorer l'information du Parlement sur la construction de l'Ondam :
- le rapport présenté en annexe B du projet de loi de financement de la sécurité sociale devra préciser les hypothèses sur lesquelles repose la prévision de l'Ondam pour les quatre années à venir , ces hypothèses prenant en compte les perspectives d'évolution des dépenses et les mesures nouvelles envisagées ;
- l'annexe 7 du projet de loi de financement de la sécurité sociale devra fournir des éléments précis sur l'exécution de l'objectif au cours de l'exercice clos et de l'exercice en cours, ainsi que sur les modalités de sa construction pour l'année à venir en détaillant, le cas échéant, les mesures correctrices envisagées.
• L'article 34 du présent projet de loi de financement
Cet article reprend deux propositions du rapport Briet relatives aux compétences du comité d'alerte sur l'évolution des dépenses de l'assurance maladie pour :
- renforcer le suivi infra annuel des dépenses d'assurance maladie, en demandant au comité d'alerte de rendre un avis, au plus tard le 15 avril, sur la réalisation de l'Ondam de l'exercice écoulé et sur les conséquences qu'il en déduit sur le respect de l'objectif de l'année en cours ;
- améliorer les conditions de construction de l'Ondam pour l'année à venir, en demandant au comité d'examiner les éléments ayant permis son élaboration. S'il constate que l'objectif ne pourra pas être respecté au regard de l'évolution prévisionnelle de la dépense, il rendra un avis explicitant ses réserves, au plus tard le 15 octobre, date qui permettra au Parlement d'en être informé avant le vote de la loi de financement de l'année.
• Les autres mesures annoncées
Le Président de la République a annoncé le 20 mai 2010, lors de la deuxième conférence sur le déficit, qu'il validait les conclusions du rapport Briet. En conséquence :
- le seuil de l'alerte , fixé aujourd'hui par décret à 0,75 %, sera progressivement abaissé à 0,5 % d'ici 2012-2013 ;
- la bonne exécution de l'Ondam sera renforcée par l'institution d'un comité de pilotage réunissant l'ensemble des directeurs concernés. Ce comité sera régulièrement co-présidé par les ministres chargés de la santé et des comptes publics ; dans ce cas, les commissions des affaires sociales des deux assemblées seront informées de ses travaux ;
- la qualité du suivi statistique et comptable de l'Ondam sera renforcée afin de donner au comité de pilotage la possibilité de réagir dans les meilleurs délais face au risque de dépassement ;
- la mise en oeuvre de tout ou partie des mesures nouvelles votées dans l'Ondam sera conditionnée au respect de cet objectif et une fraction des dotations sera mise en réserve , d'une manière qui répartisse équitablement l'effort entre les différents secteurs du système de santé.
2. Les propositions de la commission
Dès cette année, la présentation de l'annexe 7 du projet de loi de financement, consacrée à l'Ondam et aux dépenses nationales de santé, a été sensiblement améliorée, notamment grâce à l'adjonction d'éléments provenant des comptes nationaux de la santé. L'information du Parlement devrait en être renforcée.
Pour autant, il semble souhaitable à votre commission, qui soutient fermement le renforcement des procédures d'alerte sur les risques de dépassement de l'Ondam, d' aller plus loin dans ce domaine.
En intégrant les mesures prévues dans le projet de loi de financement, trois étapes jalonneront désormais annuellement les travaux du comité d'alerte :
- au plus tard le 15 avril , il rendra un avis sur les anticipations de réalisation de l'Ondam de l'année précédente et en déduit les éventuelles conséquences sur l'objectif de l'année en cours ;
- au plus tard le 1 er juin , et en tant que de besoin, il rendra un avis sur le respect de l'Ondam de l'exercice en cours. S'il considère qu'il existe un risque sérieux de dépassement supérieur à 0,75 %, il le notifiera au Parlement, au Gouvernement et aux caisses nationales d'assurance maladie. Celles-ci proposeront alors des mesures de redressement dans un délai d'un mois et le comité rendra un avis sur leur impact financier, ainsi que sur celui des éventuelles mesures annoncées par le Gouvernement à ce titre ;
- au plus tard le 15 octobre , il rendra éventuellement un avis explicitant les réserves qu'il pourrait avoir sur les éléments ayant permis l'élaboration de l'Ondam pour l'année à venir.
Votre commission formule trois propositions :
rendre systématique le troisième avis du comité ;
fixer dans la loi le seuil d'alerte à 0,5 % de dépassement de l'Ondam, chiffre proposé par le rapport Briet et sur lequel le Président de la République a montré son accord ;
prévoir que les mesures de redressement proposées en cours d'année aient un impact financier égal au montant du dépassement estimé .
B. LES AGENCES RÉGIONALES DE SANTÉ : VERS UNE MEILLEURE TRANSVERSALITÉ ET PRISE EN COMPTE DES SPÉCIFICITÉS LOCALES ?
Créées par la loi HPST, les agences régionales de santé, qui ont pris la succession des agences régionales de l'hospitalisation, fonctionnent effectivement depuis le 1 er avril 2010. Leur mise en place, nécessairement progressive, aura peut-être entraîné un ralentissement des décisions et des actions durant cette phase transitoire.
Les agences doivent maintenant élaborer leurs projets régionaux de santé et les schémas régionaux d'organisation des soins . Du fait de la loi HPST, ces Sros, qui couvrent la période 2011-1015, portent sur les soins reçus en établissements, ainsi que sur ceux apportés par les professionnels de ville ; en outre, ils sont articulés avec les schémas régionaux d'organisation médico-sociale. Cette nouvelle approche globale doit organiser le recentrage de l'hôpital sur le soin en phase aiguë grâce à une optimisation de la prise en charge en amont au travers du développement des soins de premier recours et grâce à l'amélioration de celle des pathologies chroniques en aval.
Les articles 36 ter et 36 quater du PLFSS, introduits à l'Assemblée nationale, orientent d'ailleurs le champ d'action des Sros, en prévoyant d'une part, qu'ils favorisent le développement des modes de prise en charge alternatifs à l'hospitalisation, d'autre part, qu'ils organisent celui des dialyses à domicile.
Les projets régionaux de santé devront aussi inclure un programme pluriannuel régional de gestion du risque , comprenant la déclinaison régionale des programmes nationaux et des actions complémentaires spécifiques adaptées au territoire. Dans l'attente de leur adoption, dix programmes prioritaires d'actions communes ont d'ores et déjà été définis conjointement par l'Etat et l'Uncam ; ils portent sur les transports sanitaires, l'insuffisance rénale chronique, les médicaments de la liste en sus à l'hôpital, les prescriptions hospitalières de médicaments exécutés en ville, l'imagerie médicale, la chirurgie ambulatoire, l'efficience des Ehpad, la prescription dans ces établissements, la permanence des soins ambulatoires, les urgences hospitalières et les soins de suite ou de réadaptation. Le champ ainsi défini est large et diversifié, ce qui doit permettre d'aboutir à des résultats intéressants malgré les nécessaires délais d'implication des ARS.
L' article 45 ter , introduit à l'Assemblée nationale à l'initiative du Gouvernement, permet d'assouplir les conditions d'utilisation des parts régionales du fonds de modernisation des établissements de santé publics et privés (Fmessp) et du fonds d'intervention pour la qualité et la coordination des soins (Fiqcs), en les rendant fongibles. Il offre également la possibilité aux ARS de financer directement les projets de transformation hospitalière qui seront mis en oeuvre dans le cadre des contrats de performance lancés par l'agence nationale d'appui à la performance des établissements de santé et médico-sociaux (Anap).
Ce début de fongibilité des dotations au profit des ARS doit être encouragé , car ce processus permet une meilleure adaptation aux spécificités locales, une plus grande territorialisation des politiques de santé publique. Il contribue aussi à développer le souhait du législateur lors des débats relatifs à la loi HPST de favoriser une transversalité approfondie au sein des agences, pour qu'elles embrassent tout à la fois les problématiques des établissements de soins, celles des professionnels de santé libéraux et celles du secteur médico-social.
Pour autant, il ne faudrait pas que le champ d'action volontairement très large des ARS ne pénalise en définitive leur action. Par exemple, depuis le 1 er avril 2010, les agences ont reçu près de deux cents instructions et circulaires officielles, ce qui - on doit l'espérer - ne s'explique que par le début de leur vie administrative.
Par ailleurs, la loi HPST a mis en place un conseil national de pilotage composé de représentants de l'Etat et de ses établissements publics compétents, dont la caisse nationale de solidarité pour l'autonomie (CNSA), ainsi que des représentants des organismes nationaux d'assurance maladie membres de l'Uncam. D'ores et déjà, il a certainement permis de nouer un dialogue qui n'existait pas nécessairement auparavant entre ces différents acteurs, y compris au sein même de l'Etat. Ce conseil donne aux ARS des directives pour la mise en oeuvre de la politique nationale de santé sur le territoire et il conduit l'animation du réseau des agences.
C. LE DEPLOIEMENT DES NOUVELLES COMPÉTENCES DE LA HAUTE AUTORITÉ DE SANTÉ POUR AMÉLIORER L'EFFICIENCE DES SOINS
Créée par la loi du 13 août 2004 relative à l'assurance maladie, la HAS est une instance d'expertise scientifique. Elle constitue un élément important de la nouvelle organisation sanitaire puisque son rôle est d'éclairer les pouvoirs publics sur les décisions de remboursement des produits et services médicaux et d'améliorer la qualité des soins dispensés aux patients.
Pour accomplir sa mission, la HAS a repris les missions exercées par la commission de la transparence et la commission d'évaluation des produits et prestations, du fonds de promotion de l'information médicale et médico-économique ainsi que, à l'initiative du Sénat, celles de l'agence nationale d'accréditation et d'évaluation en santé (Anaes).
Ce regroupement lui permet de disposer d' une vision globale du système de santé puisqu'elle est notamment chargée :
- d'évaluer périodiquement le service attendu et rendu des produits, actes ou prestations de santé ;
- d'élaborer des guides de bon usage des soins et des recommandations de bonnes pratiques ;
- d'établir et mettre en oeuvre des procédures d'évaluation des pratiques professionnelles et de certification des établissements de santé ;
- de la diffusion de l'information médicale, de la certification des sites Internet santé et des logiciels de prescription ;
- de participer au développement de l'évaluation de la qualité de la prise en charge sanitaire de la population ;
- d'établir une procédure de certification des sites informatiques dédiés à la santé et des logiciels d'aide à la prescription.
L'article 41 de la loi de financement de la sécurité sociale pour 2008 5 ( * ) a clarifié les compétences de la HAS, en lui demandant explicitement d'émettre des recommandations et avis médico-économiques sur les stratégies de soins, de prescription ou de prise en charge les plus efficientes. Son projet stratégique 2009-2011 fixe à ce titre l'objectif de publier dix recommandations par an . La loi HPST a conforté cette approche, en permettant à l'Uncam et aux caisses nationales de consulter la HAS sur des projets de référentiel de pratique médicale ou de prise en charge de certains soins.
Pour cela, la Haute Autorité a mis en place une nouvelle commission interdisciplinaire dont les travaux distingueront trois niveaux d'intervention selon les sujets :
- l'identification de l'impact potentiel des évaluations médicales sur les dépenses de santé, afin de privilégier, dès lors que l'efficacité et la tolérance sont identiques, les produits les moins chers pour la collectivité ;
- l'intégration de la dimension d'efficience dans le choix des stratégies de santé, en développant une évaluation médico-économique pour les sujets nécessitant la mise en regard des aspects d'efficacité et de coût, ainsi que l'impact potentiel sur l'organisation des soins et les dépenses afférentes ;
- l'évaluation du service rendu à la collectivité, qui devra intégrer, outre la dimension médicale, les dimensions économiques mais également organisationnelles, éthiques ou sociologiques.
La HAS va ainsi examiner les stratégies thérapeutiques les plus efficientes pour des pathologies comme l'hypertension artérielle, l'hypercholestérolémie, l'ulcère, le diabète de type II ou l'insuffisance rénale chronique terminale.
En ce qui concerne les médicaments, elle a publié, à destination des professionnels prescripteurs, des fiches de bon usage sur les inhibiteurs de la pompe à protons ou les hypolipémiants (statines), ainsi qu'un comparatif entre les inhibiteurs de l'enzyme de conversion (IEC) et les sartans.
Par ailleurs, l'article 42 de la loi de financement de la sécurité sociale pour 2009 6 ( * ) a permis, pour les prescriptions d'actes réalisés en série, d'introduire un seuil au-delà duquel la poursuite de la prise en charge par l'assurance maladie est soumise à un accord préalable de son service médical fondé sur un référentiel élaboré par la HAS ou validé par elle sur proposition de l'Uncam.
Elle a ainsi labellisé six référentiels d'actes en série concernant la rééducation de l'entorse externe récente de cheville, de la main, après chirurgie pour syndrome du canal carpien, du genou, après reconstruction du ligament croisé antérieur, de la hanche, après arthroplastie par prothèse totale, du genou, après arthroplastie par prothèse totale et de l'épaule, après chirurgie réparatrice de réinsertion ou de suture simple.
La Cnam a parallèlement soumis à validation des référentiels de durée d'arrêt de travail concernant six pathologies ou procédures : lombalgie commune, pathologies anxio-dépressives mineures, gastro-entérite virale, varices après intervention, syndrome du canal carpien après intervention et ligamentoplastie du ligament croisé antérieur du genou.
Enfin, la HAS a publié deux recommandations dans le domaine de la biologie médicale.
Au total, on peut se réjouir de la montée en puissance des travaux de la HAS, qui inclut plus systématiquement la dimension médico-économique dans ses avis, recommandations ou évaluations. Ce travail doit être poursuivi et votre commission a souhaité élargir cette approche aux médicaments :
Leurs prix devront tenir compte, le cas échéant, des recommandations de la HAS ;
Les études pharmaco-épidémiologiques postérieures à l'autorisation de mise sur le marché pourront, à la demande de la HAS, comporter un volet médico-économique ;
Les avis de la HAS pourront justifier que le Ceps négocie un avenant à la convention qui fixe ses relations avec chaque entreprise pharmaceutique.
III. LES GRANDS POSTES DE DÉPENSES DE SANTÉ EN FRANCE
A. LE MÉDICAMENT ET LES AUTRES BIENS MÉDICAUX
1. Une situation ambiguë : des volumes dynamiques compensés par des prix contraints
En 2009, les médicaments ont occasionné 35,4 milliards d'euros de dépenses, soit environ 20 % de la consommation de soins et de biens médicaux, agrégat macro-économique utilisé pour les comptes nationaux de la santé.
Cela correspond à une progression en valeur limitée à 2,5 % en 2009 , après 2,7 % en 2008 et 3,8 % en 2007 mais, encore plus que pour les autres postes de dépenses de santé en France, il est important pour les médicaments de distinguer l'effet volume et l'effet prix .
En effet, les prix sont en diminution continue : 1 % en moyenne par an entre 2000 et 2005, 2,5 % en 2007, 2,3 % en 2008 et 2,6 % en 2009. Ce mouvement résulte des baisses ciblées décidées année après année par le Gouvernement et mises en oeuvre par le Ceps, du développement des grands conditionnements pour les traitements de longue durée et de la pénétration accrue des génériques.
L'annexe 9 du PLFSS précise ainsi qu'en 2011, le Gouvernement compte sur une économie de 550 millions d'euros sur les prix des médicaments sous brevets et du répertoire des génériques, ainsi que des dispositifs médicaux. A cela s'ajouteraient des économies de 70 millions grâce au ralentissement structurel des dépenses de médicaments, notamment par la générication.
Pour autant, les comparaisons européennes montrent que le chiffre d'affaires hors taxes lié aux médicaments reste assez nettement supérieur en France, exprimé par habitant. On constate en outre que :
- le nombre d'unités de médicaments vendues y est nettement plus élevé, ainsi que le nombre de boîtes par habitant ;
- le nombre d'unités de médicaments par boîte y est en revanche plus faible. Toutefois, le développement des conditionnements trimestriels pour traiter certaines maladies chroniques, qui est un objectif de l'assurance maladie, a été favorisé par la mise en place des franchises à compter du 1 er janvier 2008.
|
Chiffre d'affaires hors taxes et quantités vendues par habitant en 2008 |
||||
|
Chiffre d'affaires hors taxes
|
Nombre de boîtes par habitant |
Nombre d'unités standard par boîte |
Nombre d'unités standard par habitant |
|
|
Allemagne |
309 |
18 |
60 |
1 084 |
|
Danemark |
352 |
15 |
67 |
1 027 |
|
Espagne |
232 |
29 |
37 |
1 082 |
|
France * |
335 |
48 |
30 |
1 463 |
|
Italie |
197 |
30 |
26 |
773 |
|
Pays-Bas |
193 |
16 |
40 |
641 |
|
Royaume-Uni ** |
155 |
26 |
49 |
1 258 |
|
Suisse |
331 |
20 |
53 |
1 080 |
|
Ensemble des huit pays |
251 |
28 |
39 |
1 108 |
|
* hors Dom. |
||||
|
** les données IMS Health ne tiennent pas compte des ventes ne passant pas par les officines. Celles-ci sont sensiblement plus importantes au Royaume-Uni. |
||||
|
Sources : Drees - IMS Health, Eco-Santé OCDE 2010 pour la population. |
||||
En ce qui concerne les génériques , le nombre de classes thérapeutiques en comportant progresse de manière régulière : 64 en 2002, 95 en 2009 sur un total de 354. En outre, la part des génériques dans les médicaments remboursables est passée de 4,1 % en valeur en 2002 à 12 % en 2009, et on peut y ajouter la part des princeps génériqués qui s'élevait à 23 % en 2009. Si cette part reste modeste par rapport à certains pays, ces comparaisons n'intègrent pas le fait que la définition française est plus restrictive puisqu'elle s'appuie sur la notion d'équivalent chimique, en termes de molécule, alors que les Pays-Bas et l'Allemagne, par exemple, utilisent celle d'équivalent thérapeutique qui autorise de plus larges possibilités de substitutions.
Part de marché des génériques dans
le marché global de médicaments
en 2009, en unités
standard
Source : Drees, comptes nationaux de santé
Au contraire des prix, les volumes continuent de progresser rapidement : 7 % en moyenne par an entre 2000 et 2005, 6,4 % en 2007, 5 % en 2008 et 5,2 % en 2009. On peut en conséquence s'interroger sur la soutenabilité à long terme de la politique française du médicament, qui donne des résultats sur les prix, et non sur les volumes consommés.
Les autres biens médicaux , qui comprennent notamment l'optique médicale, les prothèses, les orthèses, les véhicules pour handicapés physiques et les petits matériels et pansements, atteignent un montant de 10 milliards d'euros en 2009. Là aussi, l'effet volume est important, avec une progression de 6,8 % en moyenne par an entre 2000 et 2005, 6,8 % en 2007 et 4,8 % en 2008 ; il est partiellement compensé par un effet prix limité à 1,2 % par an en moyenne entre 2000 et 2005, 1,2 % en 2007 et 1,1 % en 2008. En 2009, l'augmentation est contenue du fait de l'intégration des « petits matériels et pansements » dans le forfait soins des Ehpad depuis le 1 er août 2008.
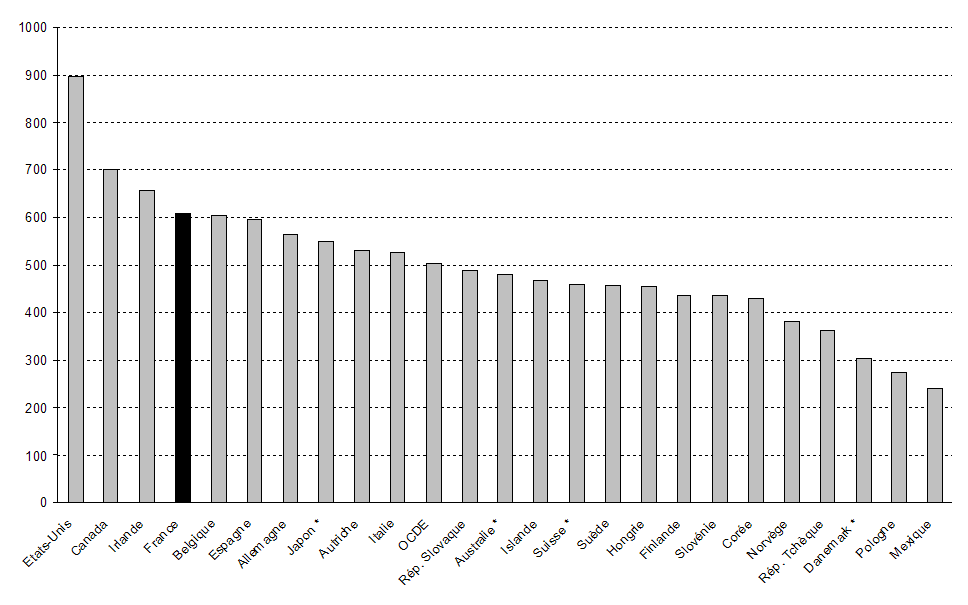
Au total, et cela n'est pas une surprise, les dépenses de produits pharmaceutiques par habitant sont élevées en France par rapport aux autres pays de l'OCDE.
Dépenses de produits pharmaceutiques par
habitant
en 2008, en dollars et parité de pouvoir d'achat
Source : Drees, comptes nationaux de santé
2. Les dispositions du projet de loi de financement
L' article 19 du PLFSS propose de ramener le taux K de 1 % à 0,5 % pour l'année 2011, c'est-à-dire de fixer à ce niveau la cible de progression du chiffre d'affaires des entreprises pharmaceutiques. Au-delà de cette augmentation, elles seront soumises à une contribution sauf si elles ont signé une convention avec le Ceps permettant des baisses de prix et des remises.
L' article 20 étend aux médicaments orphelins dont le chiffre d'affaires dépasse 20 millions d'euros la taxe sur les ventes des grossistes, la clause dite de sauvegarde ( i.e. le taux K) et la taxe sur la promotion des médicaments. Les médicaments orphelins entrent dans le champ des maladies rares et sont actuellement totalement exonérés de ces trois taxes.
Alors que l'Assemblée nationale a relevé ce seuil d'application et l'a étrangement fixé en « fourchette » entre trente et quarante millions d'euros, votre commission propose de revenir au chiffre inscrit initialement dans le projet , tout en étant consciente que cette imposition ne doit pas décourager l'innovation et la recherche en France.
Enfin, l' article 36 vise à élargir les moyens d'action du Ceps en matière de dispositifs médicaux au sens large, en lui permettant de négocier un accord cadre avec les professionnels concernés. Ces accords porteront notamment sur les modalités d'échanges d'informations en matière de suivi et de contrôle des dépenses remboursables et sur la mise en oeuvre d'études de suivi postérieures à l'inscription des produits sur la liste autorisant leur remboursement par l'assurance maladie.
Le Gouvernement a également annoncé des baisses de taux de remboursement :
- celui des médicaments à service médical rendu faible passera de 35 % à 30 % ;
- celui des dispositifs médicaux dont le taux de remboursement est de 65 % passeront à 60 %.
|
en 2009 |
Part de marché |
|
Médicaments non remboursables |
9 % |
|
Médicaments remboursables |
91 % |
|
- au taux de 35 % |
11 % |
|
- au taux de 65 % |
69 % |
|
- au taux de 100 % |
11 % |
B. LES DÉPENSES DE TRANSPORT DES MALADES
Les dépenses de transport des malades se sont élevées à 3,2 milliards d'euros en 2009, en progression de 7,2 % par rapport à 2008. Les ambulances en représentent 42 %, les taxis 31 % et les véhicules sanitaires légers (VSL) 23 %.
La croissance du volume des dépenses s'est stabilisée autour de 3 % par an depuis 2007, un rythme plus qu'inférieur de moitié à celui des années précédentes. L'année 2009 a toutefois été marquée par des revalorisations tarifaires qui expliquent la croissance forte en valeur.
Depuis quelques années, diverses actions de maîtrise des dépenses ont été lancées, notamment pour réaffirmer la responsabilité médicale dans la prescription du transport et pour accompagner les professionnels dans leurs pratiques.
En termes de contrôle, l'assurance maladie a ainsi été amenée à placer cent cinquante médecins sous entente préalable pour la prescription des transports.
L'enjeu principal réside cependant à l'hôpital , car 63 % des dépenses de transports émanent des établissements de santé et 70 % de la croissance des dépenses vient des prescripteurs hospitaliers.
Des marges de manoeuvre existent donc pour rationaliser le système de prise en charge. L'article 45 de la loi de financement de la sécurité sociale pour 2010, que votre commission a soutenu l'année dernière, permet aux ARS et aux caisses primaires de proposer aux établissements, dont le taux d'évolution des dépenses de transport est supérieur à un taux annuel arrêté par l'Etat - il est fixé à 4 % -, un contrat d'amélioration de la qualité et de l'organisation des soins . Ces contrats ont pour objectif une meilleure maîtrise des dépenses prescrites et une amélioration des pratiques. La Cnam a affiché son intention d'utiliser ce dispositif, ce qui est tout à fait souhaitable.
A cet égard, l'identification précise des prescripteurs à l'hôpital, attendue depuis tant d'années et qui semblerait être en bonne voie, constitue un élément indispensable à cette meilleure maîtrise des dépenses.
C. LES DÉPENSES DE SOINS DE VILLE : 77 MILLIARDS D'EUROS, SOIT 46 % DE L'ONDAM
L' article 47 du PLFSS fixe les sous-objectifs de dépenses d'assurance maladie pour l'année 2011 ; celui consacré aux soins de ville s'élève à 77,3 milliards d'euros pour l'ensemble des régimes obligatoires de base, soit 46 % de l'Ondam.
Sur la période 2005-2008, la progression des volumes de soins de ville a été de 3,5 % en moyenne par an. L'évolution des prix a, quant à elle, été globalement négative du fait d'une politique tarifaire rigoureuse avec des baisses de prix dans les secteurs des médicaments, de la biologie, de la radiologie et l'absence de revalorisations tarifaires pour la plupart des professionnels, à l'exception des infirmiers et des transporteurs.
Le nombre d'actes des médecins généralistes, dont les dépenses s'élèvent à 5 milliards d'euros, soit environ 4 % de l'Ondam, est stable depuis une dizaine d'années, aux pics épidémiologiques près. Les dépenses de soins de spécialistes augmentent régulièrement d'un peu moins de 3 % par an.
Cependant, d'autres postes sont plus dynamiques : les transports, les soins d'auxiliaires médicaux ou les arrêts de travail.
Pour ces raisons, votre commission est favorable aux nouvelles mesures de maîtrise médicalisée des dépenses, par exemple en ce qui concerne les tarifs de radiologie et de biologie. Elle relève également que, dans son rapport annuel sur la sécurité sociale, la Cour des comptes critique vivement la politique d'équipement en imagerie médicale, tant en termes de régime d'autorisations que de tarification ou de prise en compte des évolutions technologiques.
S'il n'est pas toujours aisé de procéder à des comparaisons en la matière, on peut quand même relever que les actes d'IRM coûtent en France entre 111 et 299 euros et sont fixes à 160 euros en Allemagne, c'est-à-dire inférieurs à la moyenne française. D'après la Cnam, le coût unitaire des actes de biologie en France est de deux à dix fois supérieur à celui de la Belgique ou de l'Allemagne.
1. La question de l'interaction entre les sous-objectifs soins de ville et établissements
Hors champ médico-social, la construction de l'Ondam distingue trois grands sous-objectifs à la fois globaux et rigides : les soins de ville, les établissements de santé tarifés à l'activité et les autres établissements.
Pourtant, il existe naturellement des liens, des échanges entre ces enveloppes et il est souhaitable de les développer. Il en est ainsi des médicaments prescrits à l'hôpital et délivrés en ville, voire de ceux dont la prescription est simplement reconduite par le médecin traitant. Des travaux ont d'ailleurs été engagés pour vérifier que certains établissements ne font pas réaliser à leurs patients des examens en ville, alors qu'ils sont compris dans le forfait qui leur sera remboursé par l'assurance maladie au titre de la prise en charge du patient.
Certes, ces interactions ont lieu dans l'autre sens, par exemple lorsque les urgences remplissent le rôle de permanence des soins de ville.
On peut cependant estimer que ces transferts pèsent plutôt sur le sous-objectif soins de ville , alors même que cette enveloppe, contrairement à celle des hôpitaux, respecte l'Ondam.
La loi de financement pour 2010 a organisé une procédure de contrôle et de sanctions sur les établissements publics dont les dépenses de médicaments remboursées sur l'enveloppe de soins de ville, mais prescrits par eux, évolue plus vite qu'un taux fixé nationalement par l'Etat. L'ARS peut leur proposer de conclure un contrat d'amélioration de la qualité et de l'organisation des soins portant sur les médicaments.
Cette mesure se met en place et l' article 42 bis propose de le codifier et d'en élargir le champ, d'une part, à d'autres prestations, d'autre part, aux établissements privés. Votre commission vous propose d'ailleurs de conforter ce dispositif , en allégeant les conditions insérées à l'Assemblée nationale.
Elle a en outre prévu, pour renforcer l'information du Parlement sur cette question, que le programme de qualité et d'efficience annexé au projet de loi de financement présente un bilan des actes, prestations et médicaments prescrits dans les établissements de santé et dont le coût pèse sur l'enveloppe de soins de ville.
2. Les modes d'exercice de la médecine
Il est bien connu désormais que la France est confrontée à des difficultés liées à l'exercice des professions de santé et à l'évolution de la démographie médicale. Ainsi, 57 % des 209 000 médecins en activité ont plus de cinquante ans . La loi HPST a abordé ces questions et il sera essentiel, notamment dans le cadre des ARS, de veiller à ce que ces problématiques n'aboutissent pas dégrader la qualité des soins et leur accessibilité.
Répartition des médecins par
âge,
en France, au 1
er
janvier 2009
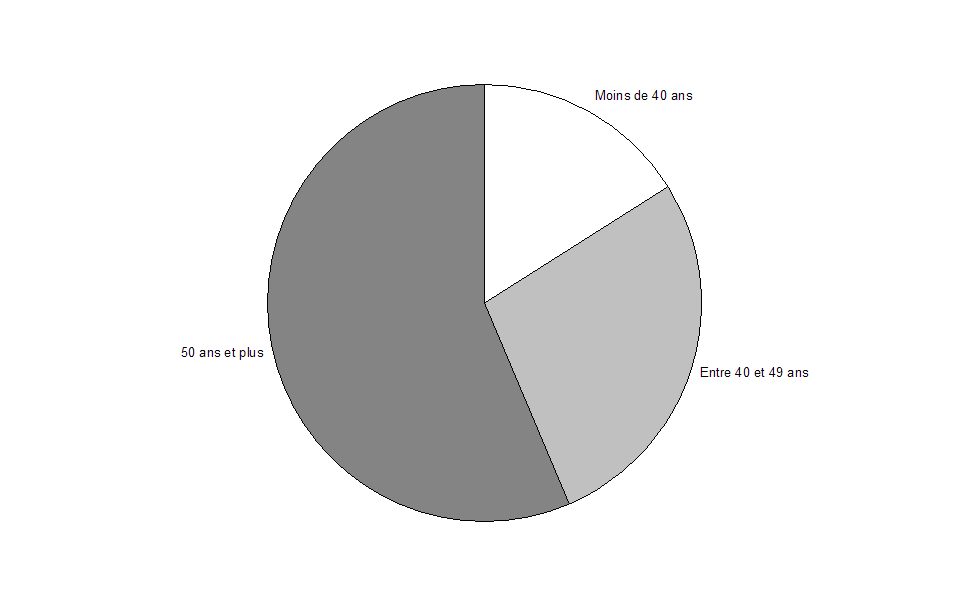
Source : Drees, comptes nationaux de santé
On le sait, différentes actions été engagées depuis de nombreuses années, notamment le relèvement progressif et notable du numerus clausus . Pour autant, l'ensemble des évolutions constatées doivent nous amener à réfléchir collectivement aux modalités d'exercice de la médecine et de la relation avec les patients. Différentes pistes peuvent être explorées en ce sens.
Il s'agit par exemple de favoriser plus largement le déploiement de maisons de santé pluridisciplinaires , comme le souligne deux rapports du sénateur Jean-Marc Juilhard 7 ( * ) , via un guichet régional unique, un cahier des charges national ou un système d'information partagé. Le comité interministériel d'aménagement et de développement du territoire a adopté, en juin 2010, un programme visant à financer deux cent cinquante maisons de ce type en milieu rural entre 2010 et 2013.
Il s'agit également de développer la télémédecine , qui peut être utile dans différentes situations particulières, notamment pour améliorer l'accès aux soins dans les zones isolées (rurales, de montagne ou outre-mer par exemple). Le Gouvernement vient à cet égard de prendre un décret 8 ( * ) en application d'une disposition votée dans la loi HPST.
Les coopérations et liens avec les établissements de santé doivent être renforcés ; les professionnels de santé ont trop souvent l'habitude de travailler isolément, sans coordination, faute parfois de moyens ou d'outils adaptés. L'amélioration des systèmes d'information, avec par exemple la mise en place, que l'on attend toujours, d'un dossier médical personnel, devrait favoriser l'instauration de relations plus étroites, indispensables à la fois pour la qualité des soins apportés au patient et pour le système de santé dans son ensemble.
3. Les futures négociations conventionnelles
La convention médicale a expiré en janvier 2010 et, considérant l'entrée en vigueur récente de la loi HPST et les élections professionnelles proches, aucun accord n'a pu être trouvé en vue de la conclusion d'une nouvelle convention. C'est pourquoi un règlement arbitral, proposé par Bertrand Fragonard, a été approuvé en mai ; il a fait le choix de ne pas bouleverser les équilibres antérieurs et d'attendre les élections et les futures négociations pour aborder des questions structurelles.
Les élections aux unions régionales des professionnels de santé ont eu lieu à la fin du mois de septembre pour les médecins, dorénavant répartis en trois collèges 9 ( * ) : généralistes ; chirurgiens, anesthésistes et obstétriciens ; autres médecins spécialistes. Elles se tiendront en décembre pour les chirurgiens-dentistes, les pharmaciens, les infirmiers et les masseurs-kinésithérapeutes. Les URPS rassemblent, pour chacune des professions, leurs représentants qui exercent à titre libéral sous le régime conventionnel de l'assurance maladie.
Une enquête de représentativité doit maintenant être conduite pour prendre acte des résultats des élections et les négociations conventionnelles pourront alors démarrer.
Elles porteront naturellement sur les rémunérations. La création d'un secteur optionnel , dont votre commission soutient le principe, devra alors être traitée par les professionnels et l'assurance maladie.
Aiguillonnés par le législateur, qui avait prévu dans la loi HPST un délai limite pour la conclusion d'un accord sur ce sujet, les partenaires ont abouti en octobre 2009 à un protocole définissant le secteur optionnel, mais la convention a expiré avant qu'il ne puisse y être intégré. Par la suite, il n'a pas été repris dans le règlement arbitral, à la fois parce que son auteur n'a pas souhaité modifier les équilibres de la précédente convention et parce qu'il n'était pas directement opérationnel, de nombreux aspects techniques devant encore être approfondis.
Cependant, ce secteur optionnel doit bien être compris comme permettant une régulation du secteur 2 pour garantir l'accès aux soins des assurés à des tarifs opposables .
|
Répartition des médecins au 1 er janvier 2009 |
||||
|
Omnipraticiens libéraux |
Spécialistes libéraux |
Médecins salariés |
Non conventionnés |
|
|
Secteur 1 |
26,5 % |
16,0 % |
42,6 % |
- |
|
Secteur 2 et secteur 1 avec droit au dépassement permanent |
3,5 % |
10,9 % |
- |
0,4 % |
|
Source : Drees |
||||
Si la part des dépassements dans les honoraires a légèrement diminué pour les généralistes entre 2006 et 2009, passant de 4,8 % à 4,4 %, elle a progressé pour les spécialistes , de 15 % en 2006 à 16,3 % en 2009.
Les négociations conventionnelles devront certes porter sur des revalorisations tarifaires car, on l'a vu, de nombreuses professions n'en ont pas connu depuis plusieurs années. Le Gouvernement a d'ailleurs annoncé le passage de la consultation des généralistes de 22 à 23 euros au 1 er janvier prochain, ce qui est une bonne mesure. Votre commission propose d'ailleurs d'anticiper légèrement le délai légal de six mois entre l'adoption d'une convention et la mise en oeuvre des mesures « positives » qu'elle contient pour les professionnels.
|
Augmentation des honoraires moyens des médecins libéraux |
|||||
|
2005 |
2006 |
2007 |
2008 |
2009 |
|
|
Honoraires omnipraticiens
|
3,5 % |
2,3 % |
4,6 % |
1,3 % |
1,4 % |
|
Honoraires spécialistes
|
3,1 % |
3,0 % |
3,4 % |
2,7 % |
1,6 % |
|
Dépassements par médecin
|
4,3 % |
4,3 % |
6,7 % |
3,6 % |
4,4 % |
|
Source : Cnam, Drees |
|||||
Parallèlement, les négociations conventionnelles devront engager le dialogue et la concertation sur de nouveaux modes de rémunération , déjà évoqués dans de précédentes lois de financement de la sécurité sociale, afin d'accompagner les évolutions de structure ou d'exercice médical et d'intégrer des notions de performance des soins. La HAS a produit de nombreux travaux sur des référentiels ou des guides de bonne pratiques ; ils doivent être diffusés et traduits dans la convention. Certaines expérimentations ont eu lieu ; il est temps de passer à leur mise en oeuvre plus large. Enfin, ces nouveaux modes de rémunération doivent être mieux articulés avec les priorités de la politique de santé publique.
Au titre de la performance, les contrats d'amélioration des pratiques individuelles (Capi) , prévus par la loi de financement pour 2008 et mis en oeuvre depuis le printemps 2009, affichent un bilan tout à fait intéressant ; destinés aux médecins libéraux conventionnés, ils comportent des engagements individualisés en matière de pratiques professionnelles, de prescription, de participation à des actions de dépistage et de prévention ou encore à la permanence des soins.
A ce jour, près de 15 000 contrats ont été signés : un tiers des médecins remplissant les conditions pour s'engager volontairement dans cette nouvelle démarche a décidé de le faire. La Cnam constate que l'évolution des indicateurs est positive et que le respect des référentiels et la prise en charge des patients s'améliorent, notamment en ce qui concerne le suivi des pathologies chroniques et la prévention.
D'une durée de trois ans, le contrat fait l'objet d'un suivi régulier et autorise un complément annuel de rémunération dont le montant est fixé en fonction des résultats obtenus. A la fin de la première année d'application, deux tiers des médecins participants devraient percevoir un montant moyen de 3 101 euros .
Le Capi est un contrat individuel, pluriannuel et facultatif . Sortir de cette logique ne pourrait, en l'état, que le dénaturer. Il ne semble donc pas judicieux de l'intégrer à ce stade dans la convention.
Enfin, les organisations professionnelles aborderont certainement un sujet qui leur tient à coeur : les sanctions à l'encontre des médecins. Elles sont en effet multiples et parfois cumulatives : judiciaires, ordinales et conventionnelles. Leurs modalités de fixation sont peu comprises et il serait nécessaire d' améliorer le contradictoire ou les procédures d'appel , par exemple à une commission d'un niveau différent de la caisse primaire. En outre, l'objectif d'atteindre 75 % de télétransmission paraît inatteignable au regard des comportements de la patientèle et il ne dépend en fait que peu du médecin lui-même ; en conséquence, il pourrait être envisagé d'aménager ce seuil, par exemple pour mieux cibler les récalcitrants ou pour créer une étape intermédiaire où s'instaurerait un dialogue entre la caisse et le professionnel.
D. LES ÉTABLISSEMENTS DE SANTÉ : 73 MILLIARDS D'EUROS, SOIT 44 % DE L'ONDAM
Les établissements de santé se répartissent en trois catégories : publics, privés à but non lucratif et privés à but lucratif. La dynamique de leurs dépenses, qui représentent 44 % de l'Ondam, en fait un enjeu majeur pour les années à venir.
|
Principaux postes de dépenses en 2009 |
|||
|
(en milliards d'euros) |
|||
|
Hôpitaux publics |
Hôpitaux privés |
Total |
|
|
Médecine, chirurgie, obstétrique |
34,0 |
9,7 |
43,7 |
|
Missions d'intérêt général et aide à la contractualisation (dotations budgétaires) |
7,6 |
0,1 |
7,7 |
|
Psychiatrie et soins de suite ou de réadaptation |
15,5 |
2,2 |
17,7 |
Sources : rapport de l'observatoire économique de
l'hospitalisation publique et privée,
rapport de la commission des
comptes de la sécurité sociale, juin 2010
1. La situation financière des établissements
a) Les hôpitaux
Le rapport annuel de la Cour des comptes sur l'application des lois de financement de la sécurité sociale de septembre 2010 présente une analyse détaillée de la situation financière des hôpitaux publics. Il souligne tout d'abord des difficultés financières concentrées et mal mesurées , notamment parce que les résultats sont agrégés en rapprochant déficits et excédents au niveau national.
|
Déficit cumulé des établissements publics de santé en France |
|||
|
(en millions d'euros) |
|||
|
2006 |
2007 |
2008 |
2009 |
|
409 |
680 |
506 |
448 |
L'essentiel du déficit pèse sur une minorité d'établissements : en 2008, le déficit cumulé des vingt-huit CHU-CHR déficitaires (dont l'AP-HP) représente 60 % du total. Dans la catégorie des centres hospitaliers, 10 % des établissements concentrent 40 % du déficit de leur catégorie.
La capacité d'autofinancement a baissé de manière globale et, une fois déduits les remboursements d'emprunts, elle est dans bien des cas très insuffisante par rapport aux besoins. Paradoxalement, le plan Hôpital 2007 a été coûteux pour les hôpitaux : les aides ont représenté une part de l'investissement moindre que prévu, les projets ont été mal évalués a priori .
Par conséquent, durant la période 2006-2008, l'endettement a beaucoup crû : il est passé de 12 milliards à 22 milliards d'euros entre 2005 et 2009, soit une progression de 82 % ; pour les CHU-CHR, elle a été de 130 %... Le poids des charges financières s'est alourdi de plus de 25 % de 2006 à 2008 à l'AP-HP et de 17 % dans les CHU. La Cour estime que, parfois, l'emprunt sert non seulement au financement des investissements mais aussi à faire face aux déficits d'exploitation. A partir de certaines situations précises, la Cour dit même craindre de vrais sinistres à court ou moyen terme.
Qui plus est, à partir d'un échantillon d'établissements, elle juge que divers retraitements comptables, portant par exemple sur les reports de charges et qui seraient nécessaires pour la sincérité des comptes, aboutissent à une amplification sensible du déficit.
En conclusion, on peut légitimement s'interroger sur la soutenabilité à moyen et long termes des finances des hôpitaux.
C'est dans ce contexte que certains établissements peuvent être amenés à utiliser des « subterfuges » de financement, comme la facturation de chambres individuelles. Ils révèlent simplement de réelles difficultés à accompagner les changements et à appréhender le nouveau contexte de progression plus modérée de l'Ondam hospitalier. Ils posent aussi de vraies questions, par exemple sur le coût réel de l'hébergement ou sur la prise en compte de la précarité du public reçu.
b) Les établissements privés
En 2008, le chiffre d'affaires des cliniques privées à but lucratif a augmenté de 3,5 %, soit un rythme inférieur à celui des années précédentes. Pourtant, le nombre de séjours diminue, principalement en chirurgie (en baisse de 4 %) et en obstétrique (3,3 %) ; l'amélioration du codage des actes et prestations a donc certainement permis de compenser la baisse des entrées en établissements.
La rentabilité économique globale diminue également et le résultat net représente 2,1 % du chiffre d'affaires.
La situation des établissements est toutefois hétérogène : un quart d'entre eux connait une croissance de son chiffre d'affaires supérieure à 6,7 % ; un autre quart enregistre une baisse de son activité. Un quart est déficitaire, soit deux cent soixante-dix établissements ; environ une centaine affiche un taux de rentabilité supérieur à 12 %. On constate d'ailleurs que cette rentabilité a tendance à diminuer avec la taille des cliniques.
Pour les années à venir, les fédérations hospitalières privées ont fait part à votre rapporteur général de leurs interrogations sur l'impact de la réforme du statut des infirmiers : la mastérisation adoptée pour le secteur public aura naturellement des conséquences sur le secteur privé, dans une période de relative pénurie de main d'oeuvre. Les estimations sont à cet égard contradictoires, puisqu'elles oscillent entre 167 et 360 millions d'euros. Certes, cet impact devrait être pris en compte dans les futures campagnes tarifaires mais la persistance d'un Ondam faible en limitera la portée.
Enfin, les établissements privés à but non lucratif soulignent régulièrement le différentiel de charges sociales et fiscales qui pénalise leur secteur ; cette constatation a été confirmée par une récente étude de l'Igas, qui l'évalue à 6 %.
Plus généralement, ce secteur, dont le modèle est très développé à l'étranger et qui regroupe en France 14 % des lits d'hospitalisation et certains établissements prestigieux, est en réelle difficulté. Par exemple, l'impact de l'actualisation de la nomenclature tarifaire V 11 a eu des conséquences financières nettement plus importantes que celles attendues d'une simple actualisation.
Participants actifs du système français de santé, les établissements à but non lucratif réclament, à juste titre, l'attention des pouvoirs publics sur les difficultés auxquels ils sont confrontés et les moyens d'y répondre.
2. L'efficience des établissements de santé doit être la priorité des prochaines années
a) L'offre de soins
Les progrès technologiques permettent souvent, désormais, d'éviter les hospitalisations complètes ou d'en raccourcir la durée. En outre, les caractéristiques de l'état de santé de la population changent avec le vieillissement si bien que, au regard des contraintes financières, les établissements de santé doivent concentrer leurs activités sur les phases aiguës des pathologies . Ce recentrage implique de réfléchir au développement de prises en charge alternatives à l'hospitalisation afin de garantir l'accès à des soins de qualité pour certaines pathologies qui s'y prêtent.
L'hospitalisation à domicile (HAD) mobilise ainsi 645 millions d'euros des dépenses d'assurance maladie en 2009, soit 1 % des dépenses de MCO ; elle reste d'une ampleur limitée malgré une progression particulièrement soutenue ces dernières années. Elle intervient principalement pour les soins palliatifs, les pansements complexes, la nutrition et les soins nursing lourds. Son développement peut constituer une réponse utile aux besoins, dès lors que les soins ainsi remboursés sont clairement circonscrits à des prestations et actes ayant le caractère véritable d'une hospitalisation. Il ne faudrait pas en effet la confondre avec des soins infirmiers, qui seraient par là même facturés à un tarif plus avantageux.
Par ailleurs, le système français se caractérise par une part faible des soins ambulatoires , rapportée à la grande majorité des autres pays développés : 23 % contre 31 % en moyenne dans les pays de l'OCDE, 40 % en Suède, 29 % en Allemagne ou 37 % en Espagne. Le ministère de la santé reconnait qu'il existe « encore un important potentiel de développement de la chirurgie ambulatoire, en particulier dans le secteur public ».
La Cnam propose à cet égard de développer les centres autonomes ambulatoires, largement répandus à l'étranger, et la chimiothérapie ambulatoire, notamment pour de nouvelles formes orales et des traitements adjuvants limitant les effets secondaires indésirables. Votre commission propose d'ailleurs de permettre une expérimentation, durant trois ans, de nouveaux modes de prise en charge et de financement par l'assurance maladie de certains actes chirurgicaux ou interventionnels, dans des conditions de sécurités précises et strictes.
Dans un registre connexe, l' article 40 du PLFSS prévoit d'expérimenter la prise en charge de la grossesse et de la naissance au sein de maisons de naissance moins médicalisées qu'un établissement hospitalier mais attenantes à des structures autorisées en obstétrique avec lesquelles elles devront passer une convention pour assurer la sécurité de l'environnement de la mère et du nouveau-né. Sur ce point, votre commission s'est montrée particulièrement réservée compte tenu du taux élevé de mortalité périnatale en France. Elle n'a donc pas jugé utile de donner suite à cette proposition.
b) L'organisation comptable et informatique des hôpitaux
Les lacunes de l'organisation comptable et financière des établissements hospitaliers ont été dénoncés à de nombreuses reprises par la Cour des comptes.
La situation semble cependant s'améliorer. Le plan Hôpital 2012 met l'accent sur le niveau des investissements informatiques à l'hôpital, en y consacrant environ 15 % d'une enveloppe totale de 10 milliards d'euros sur cinq ans.
Selon les informations recueillies par votre rapporteur général, le répertoire partagé des professionnels de santé (RPPS) devrait prochainement être opérationnel . Les textes nécessaires sont parus en quasi-totalité. La Cnam prévoit une montée en charge progressive du dispositif technique qui pose encore quelques difficultés dans ses systèmes centraux et pour les logiciels des pharmacies d'officine. Votre commission, qui réclame cette réforme de longue date et a déploré à plusieurs reprises les retards pris dans sa mise en oeuvre, se félicite de cette annonce.
En sens inverse, elle est moins convaincue par l' article 38 du PLFSS qui propose de proroger la procédure dérogatoire de facturation agrégée des hôpitaux aux caisses d'assurance maladie. Or, la facturation individuelle , attendue depuis 2006 dans ces établissements, est le pendant de la T2A et doit contribuer au meilleur contrôle de l'assurance maladie, principal payeur, sur les dépenses.
En raison des retards de l'expérimentation dont le principe a pourtant été adopté voici deux ans, le Gouvernement propose de reporter du 1 er juillet 2011 au 1 er janvier 2013 le passage à la nouvelle tarification. Dans un souci pragmatique de compromis, votre commission est disposée à accepter un nouveau délai, dès lors qu'il serait ramené à l'échéance du 1 er juillet 2012 mais dénonce une inertie irrespectueuse des décisions du Parlement .
Au niveau comptable, la mise en place de l'état des prévisions de recettes et de dépenses (EPRD) a accompagné celle de la T2A et a permis une nouvelle approche de la situation financière des hôpitaux.
L'article 17 de la loi HPST a posé le principe de la certification des comptes des établissements de santé par un commissaire aux comptes ou par la Cour des comptes ; ses modalités et la liste des établissements concernés seront fixées par voie réglementaire. Le premier exercice devant être certifié commencera après juillet 2013, il couvrira donc les comptes de l'année 2014. Cette échéance doit être préparée avec soin et cette période doit être utilisée pour progresser dans la sincérité comptable et budgétaire.
Le développement de la comptabilité analytique doit y contribuer mais, si tous les CHU en disposent, seuls 65 % des établissements publics de santé sont dans ce cas. Le programme pluriannuel du ministère de la santé ne semble malheureusement pas suffisamment exigeant en termes de résultats à atteindre pour les établissements. Il serait, là aussi, temps d'avancer concrètement car cet outil participe utilement à l'application de la T2A, au processus de convergence et au rétablissement souhaité des équilibres financiers des établissements.
c) Les modalités de financement
• La tarification à l'activité (T2A)
La loi de financement de la sécurité sociale pour 2004 a profondément modifié les modalités de financement des établissements de santé en instaurant une tarification à l'activité. Jusqu'alors, les hôpitaux et la plupart des établissements privés à but non lucratif étaient financés par dotation annuelle globale, calculée sur une base largement historique. Les cliniques étaient déjà payées à l'activité mais dans le cadre de forfaits de prestations encadrés nationalement et négociés régionalement.
La méthode de fixation des tarifs est désormais relativement stabilisée, même si elle reste nécessairement complexe ; elle doit en effet répondre à des objectifs parfois contradictoires : conformité aux coûts de production des prestations ou des soins, mise en oeuvre des objectifs de santé publique, besoin de stabilité des établissements au regard des investissements que certaines prises en charge nécessitent ou encore respect global de l'Ondam...
La nouvelle classification des séjours, version 11 (V 11), a introduit, à compter de la campagne de tarification 2009, des changements significatifs, en permettant de décrire plus finement l'activité MCO et en prenant mieux en compte le niveau de sévérité des pathologies présentés par les malades.
Parallèlement, le législateur a ouvert la possibilité de sanctions arrêtées par l'ARS après contrôle sur place et sur pièce, en cas de manquement aux règles de facturation de la T2A. Cette procédure est essentielle au regard des sommes en jeu. L'Assemblée nationale a pourtant introduit, à l' article 66 du projet de loi de financement, des nouvelles conditions pour pouvoir activer ces sanctions. S'il semble à votre commission que la procédure doive être appliquée avec modération et dans le cadre d'un dialogue avec les établissements pour qu'ils améliorent leurs outils internes, elle a estimé préjudiciable de poser ces conditions et a, en conséquence, décidé de supprimer cet article introduit à l'Assemblée nationale.
• La convergence tarifaire
Introduite par la loi de financement de la sécurité sociale pour 2005, la convergence tarifaire entre établissements hospitaliers publics et privés, qui vise à aligner les tarifs des deux secteurs dans la limite des écarts justifiés par des différences de charges couvertes , est étroitement liée à la mise en oeuvre de la T2A.
Depuis son inscription dans la loi, le processus de convergence a suscité de vifs débats et de nombreuses interrogations. Après avoir renoncé à la réaliser à hauteur de 50 % en 2008 et alors que le processus devait en principe être achevé en 2012, le Gouvernement a proposé l'année dernière, dans le cadre du projet de loi de financement de la sécurité sociale pour 2010, de reporter à 2018 cette échéance , compte tenu des nombreuses études restant à réaliser sur les écarts de coûts entre les différents secteurs.
La Mecss du Sénat 10 ( * ) a analysé, en novembre 2009, l'état d'avancement du processus et a notamment souligné les incertitudes méthodologiques ; force est de constater que ce bilan reste valable cette année.
La convergence tarifaire regroupe deux processus distincts :
- une convergence intra sectorielle consistant à rapprocher les tarifs des établissements exerçant dans un même secteur, qui sera achevée en 2012. A ce jour, 90 % du chemin a été parcouru dans le public et 86 % dans le privé ;
- une convergence intersectorielle dont l'objet est le rapprochement des tarifs du secteur public et du secteur privé.
C'est ce second aspect qui est l'enjeu des années à venir. La mise en oeuvre de la nouvelle classification des séjours a permis un progrès, mais les études considérées comme indispensables pour estimer les écarts justifiés par des différences de charges et de situations ne sont guère plus avancées qu'elles ne l'étaient l'an dernier. Elles doivent notamment permettre d'identifier et de mesurer les coûts spécifiques qui ne peuvent pas être financés par des tarifs et qui correspondent à des missions d'intérêt général. C'est dans ce cadre qu'en 2009 ont été mises en place deux dotations particulières au bénéfice de certains établissements : la prise en charge de patients en situation de précarité (100 millions d'euros en 2009) et la permanence des soins hospitalière (630 millions).
En outre, le Gouvernement a engagé en 2010 une convergence « ciblée » pour trente-cinq GHM :
- vingt et un ont été totalement rapprochés, dont huit en chirurgie ambulatoire, trois en chirurgie légère, un en ambulatoire et un en obstétrique ;
- quatorze ont été partiellement rapprochés, dont deux en obstétrique, huit en chirurgie légère, un en chirurgie ambulatoire, un en séance et un en chimiothérapie.
Au total, ils représentent une masse financière de 2,6 milliards d'euros et cette mesure aurait permis d'économiser 150 millions cette année, dont un peu plus de la moitié en provenance des GHM d'obstétrique (88 millions).
Sans pouvoir en établir d'ores et déjà un bilan complet, le récent rapport annuel du Gouvernement au Parlement sur la convergence tarifaire précise que la convergence ciblée a renouvelé la problématique : il met en avant la nécessaire articulation entre tarifs et politique de santé publique, l'indispensable harmonisation du périmètre, notamment en ce qui concerne la comptabilisation des honoraires, et les différentiels de charges entre secteurs, qui devraient amener à décrire plus finement l'activité, voire à réviser certaines modalités de financement.
Ce rapport conclut que « poursuivre la convergence ciblée devra amener, à moyen terme, à fixer un horizon lisible du modèle de convergence ».
Il semble en conséquence indispensable que la loi fixe des étapes précises de convergence pour atteindre l'objectif 2018 . C'est ce que la commission s'était déjà efforcée de faire par le passé et qu'elle propose à nouveau d'organiser dans ce texte.
Enfin, l' article 41 du PLFSS apporte une précision de principe utile pour appeler à la convergence vers les tarifs, non plus systématiquement des établissements privés mais vers les tarifs les plus bas, dans quelque secteur qu'ils s'appliquent. En effet, contrairement à une idée reçue, il existe trente-sept GHM pour lesquels le tarif privé est facialement supérieur à celui du public. Qui plus est, une fois pris en compte les honoraires des praticiens, deux cent quarante-deux tarifs sont dans ce cas.
• Les missions d'intérêt général et d'aide à la contractualisation
Les Migac regroupent trois catégories de dotations :
- les missions d'enseignement, de recherche, de référence et d'innovation ( Merri ), dont le montant s'élevait à 2,5 milliards d'euros en 2008, principalement destinées à couvrir les dépenses hospitalo-universitaires . Une réforme de leur modèle de financement a été mise en oeuvre de manière progressive pour être intégrale en 2011 ; elles sont dorénavant réparties en trois parts, permettant de tenir compte des charges fixes, du nombre d'étudiants, de publications scientifiques et de brevets et des projets de recherche ;
- cinquante et une autres missions d'intérêt général , pour un montant total de 1,8 milliard d'euros en 2008, dont 830 millions pour l'aide médicale urgente (Samu et Smur), 151 millions pour les équipes mobiles de gériatrie et de soins palliatifs, 142 millions pour les unités de consultation et les soins ambulatoires pour les personnes détenues, environ 100 millions au titre de la lutte contre le cancer et 66 millions pour l'éducation thérapeutique. Depuis 2009, deux nouvelles dotations ont été intégrées à ces missions d'intérêt général : la permanence des soins hospitalière et l'accueil des patients en situation de précarité ;
- les aides à la contractualisation , mises en place pour financer de manière ponctuelle et temporaire les établissements de santé afin qu'ils puissent mettre en oeuvre les adaptations de l'offre de soins et pour accompagner la montée en charge de la T2A. Classées en six catégories, leur gestion est assez largement déléguée aux ARS. Elles se seraient élevées à environ 2,4 milliards d'euros en 2009 11 ( * ) .
La Cour des comptes relève la forte augmentation des Migac depuis plusieurs années (41 % entre 2006 et 2009), en partie dues à des élargissements de périmètre. Elles représentaient en 2007, soit avant la création des deux nouvelles dotations « précarité » et « permanence des soins », un peu plus de 18 % en moyenne des produits versés par l'assurance maladie aux CHU, mais avec des différences importantes entre établissements allant de 8 % à 23 %.
Au total, la dotation nationale de financement des Migac s'élève à 8,1 milliards d'euros en 2010 , en progression de 5 % par rapport à 2009, ce qui correspond à 15,5 % des enveloppes allouées aux établissements soumis à la T2A . Les Migac sont ainsi devenues une part substantielle du financement des hôpitaux, puisque les cliniques privées n'en ont perçu que 102 millions en 2009, soit 1,3 % de la dotation.
En outre, 300 millions d'euros de dotations Migac ont été mis en réserve en 2010 et le Gouvernement prévoit un nouveau gel à hauteur de 400 millions, en 2011.
Alors que ces dotations atteignent des montants importants, tant au sein de l'Ondam que pour les établissements bénéficiaires, et qu'elles sont utilisées pour assurer le respect de l'objectif de dépenses, il serait légitime que l'enveloppe des Migac soit votée dans le cadre du projet de loi de financement de la sécurité sociale, au même titre que les dotations au Fmespp, au Fiqcs ou à l'Eprus. Votre commission propose un amendement en ce sens, afin de renforcer l'information du Parlement sur une fraction non négligeable des dépenses de santé .
*
* *
Dans le contexte actuel des finances publiques, il relève de la responsabilité collective de mobiliser l'ensemble des marges d'efficience du système français de soins, dans le souci d'allier qualité de la prise en charge des patients et soutenabilité financière sur le long terme. Sachant que la consommation de soins s'inscrit désormais dans une tendance inéluctablement haussière, qu'aggraveront forcément l'allongement de l'espérance de vie et la structure démographique de la population, il appartient aux pouvoirs publics, et en premier lieu au Parlement, de veiller à la meilleure utilisation possible de ressources financières forcément limitées.
TRAVAUX DE LA COMMISSION
Audition de
Frédéric VAN ROEKEGHEM,
directeur général
de
l'union nationale des caisses d'assurance maladie (Uncam)
et de la caisse
nationale d'assurance maladie
des travailleurs salariés (Cnam)
Réunie le mercredi 20 octobre 2010 , sous la présidence de Muguette Dini, présidente, la commission, dans le cadre de la préparation de l'examen du projet de loi de financement de la sécurité sociale pour 2011 , entend Frédéric Van Roekeghem, directeur général de l'union nationale des caisses d'assurance maladie (Uncam) et de la caisse nationale d'assurance maladie des travailleurs salariés (Cnam).
Frédéric Van Roekeghem, directeur général de l'Uncam-Cnam . - L'assurance maladie connaît en 2010 et 2011 le même niveau de déficit qu'en 2004, mais la progression des dépenses qui était de 6 % en 2004 a été ramenée à 3 % par an, ce qui représente 5 milliards d'euros d'économies ou encore 0,5 point de CSG. Nous avons donc réussi à maîtriser les dépenses, mais la crise et la diminution de la masse salariale nous ont fait perdre entre 0,6 et 0,7 point de CSG, et le déficit est passé de 4 à 10 milliards d'euros entre 2008 et 2009. Il faudra donc rééquilibrer les comptes mais les marges de réduction des dépenses sont désormais étroites.
Nos charges sont de plus en plus concentrées sur les pathologies lourdes ou aggravées, en raison du progrès technique et de l'épidémiologie plutôt que du vieillissement : le dixième de la population qui perçoit les remboursements les plus élevés a reçu 60 % du total en 2009, contre 57 % en 2005. Le reste à charge moyen des ménages après complémentaire s'élève à 9,4 % ; mais si le taux de remboursement est élevé pour les patients atteints de pathologies lourdes, il est bas pour les autres, qui forment la très grande majorité de la population : 55 % selon la direction de la recherche du ministère. Il ne me paraît pas souhaitable d'écarter progressivement de l'assurance maladie ceux qui dépensent peu : aucun assureur privé ne souhaiterait se séparer de ses assurés dont le rapport sinistres-prime est le plus favorable !
La maîtrise des dépenses de l'assurance maladie ne va pas sans celle des dépenses de santé, qui représentent aujourd'hui 12 % du Pib. Il faut revoir les processus de soins, en gardant à l'esprit le double objectif de qualité des soins et de maîtrise des coûts. Nous sommes parvenus à réduire de 13 % le coût de la vaccination contre la grippe saisonnière en permettant aux infirmières de se charger des primo-vaccinations. Nous pourrions économiser environ 10 % du coût de la plupart des processus de soins, mais ceux-ci sont extrêmement nombreux et la tâche est lourde.
On constate de très fortes disparités régionales dans le recours aux soins, qui ne sont pas liées à l'état de santé de la population : en région Paca, il est supérieur de 13 % ou 14 % à la moyenne ; en Pays-de-Loire, il est inférieur de 10 %. On observe notamment des écarts dans le recours à la chirurgie des varices, aux arrêts de travail, aux médicaments génériques, à la prévention du cancer du sein. Ils s'expliquent par des habitudes de consommation mais aussi par l'offre existante, qui devrait être mieux pilotée.
Le système français est également très hospitalo-centré : les soins délivrés en établissement y sont supérieurs de 10 % à la moyenne des pays de l'OCDE. Rien ne changera si le taux de progression de l'Ondam hospitalier reste égal à celui de l'Ondam de ville. La loi HPST permet d'organiser la médecine de ville mais les efforts seront vains si l'on ne tire pas les conséquences sur l'Ondam du report de soins de l'hôpital vers la ville. Inversement, les soins de suite et de réadaptation, en aval de l'hospitalisation, ne doivent pas prendre la place de la médecine de ville. Tout cela suppose une tarification à l'activité performante, et la possibilité de sanctionner les établissements qui facturent par exemple 800 euros des examens de cardiologie d'effort ou de champ visuel qui en valent 80 par application d'un tarif de GHM ! Le risque, si l'on ne maîtrise pas les volumes, est de voir se développer une concurrence fondée sur la baisse des tarifs, au détriment de la bonne organisation des soins. Le même problème se pose pour l'hospitalisation à domicile, censée se substituer au séjour en établissement pour certains malades, et qui ne doit pas concerner des accouchées sorties d'hôpital au bout de trois jours, au terme d'une grossesse physiologique ! L'enjeu est de fournir au meilleur prix une offre de soins adaptée aux besoins des patients. Pour cela, il faut un contre-pouvoir fort, capable de s'opposer aux récalcitrants.
Des gains de productivité pourraient être réalisés dans les domaines de la biologie médicale et de la radiologie. Une économie de 200 millions d'euros est prévue dans ce PLFSS ; pour atteindre cet objectif, j'ai accéléré la réforme tarifaire de la biologie médicale : le prélèvement sera financé à hauteur de 8 euros, mais les tarifs de la biologie seront revus à la baisse afin que la multiplication des actes réalisés sur la base d'un seul prélèvement n'aboutisse pas à l'inflation des dépenses. Nous n'avons fait là que suivre le modèle adopté par les Allemands depuis des années. Dans le domaine de la radiologie, j'ai convoqué une commission de hiérarchisation des actes. Il faut supprimer le supplément de numérisation, devenu obsolète, et appliquer l'abattement de 50 % sur le forfait de scanner en cas de forfait multiple. Quoiqu'en disent les intéressés, ces mesures ne sont pas de nature à mettre en péril l'équilibre général de ces professions, dont le chiffre d'affaires continue à augmenter, mais elles pourraient encourager des restructurations : les tarifs de la biologie ont été conçus de manière à protéger le prélèvement local tout en incitant à l'industrialisation du back office.
Alain Vasselle , rapporteur général . - Chaque année, M. Van Roekeghem pointe des dysfonctionnements de notre système de soins et d'assurance maladie, sans que rien ne change. Les professionnels de santé se plaignent du contrôle tatillon et des sanctions imposés par la Cnam, mais les excès de la consommation des soins sont connus. La Cnam établit des diagnostics très fins, qu'il paraît impossible de traduire en actes ; sans doute est-il difficile de gérer le réseau étendu des caisses primaires. Est-il prévu de mener des audits auprès de certaines de ces caisses afin d'identifier les raisons de cette inertie ?
On attendait beaucoup de la loi HPST. Mais j'ai été effaré d'entendre hier Mme Annie Podeur annoncer la nouvelle organisation du ministère. Une direction centralisée sera-t-elle en mesure de résoudre les difficultés de terrain ? Les agences régionales de santé (ARS) sont déjà submergées par les circulaires et directives...
François Autain . - Cruelle désillusion pour le rapporteur !
Alain Vasselle , rapporteur général . - Pouvez-vous, monsieur le directeur général, faire le point sur le développement et les résultats des contrats d'amélioration des pratiques individuelles (Capi) ? Les syndicats de médecins souhaitent qu'ils soient intégrés à la future convention ; la Cnam y est-elle favorable ?
Comment les mises sous accord préalable des séjours de soins de suite et de rééducation prescrits par les établissements de santé seront-elles ciblées ? Peut-on éviter que des délais se traduisent par une plus longue hospitalisation ?
Quel est l'avis de la Cnam sur les maisons de naissance ?
La contractualisation avec les établissements de santé pour la maîtrise des dépenses de transport sera-t-elle effective d'ici au 1 er janvier ? Quelles autres mesures peut-on envisager pour contenir leur augmentation ?
Les syndicats de médecins se plaignent que les hôpitaux externalisent certaines de leurs prestations auprès de la médecine de ville, alors qu'elles devraient être financées dans le cadre de l'Ondam hôpital. Qu'en pensez-vous ?
Gilbert Barbier . - L'intégration des Capi dans le processus conventionnel est-elle en bonne voie ?
François Autain . - Alain Vasselle a parlé de l'externalisation des dépenses des hôpitaux en direction de la médecine de ville, mais l'inverse existe aussi : les services d'urgence des hôpitaux sont ainsi encombrés par la « bobologie », ce n'est pas normal.
Alain Vasselle , rapporteur général . - Mais certains hôpitaux font passer des patients par les urgences afin de bénéficier d'un tarif plus rémunérateur.
François Autain . - Cela s'explique par les carences de la médecine ambulatoire ! L'hôpital n'est pas « ce pelé, ce galeux » qui aggraverait les dépenses induites.
Frédéric Van Roekeghem . - Les praticiens sanctionnés l'an dernier ne sont que quelques centaines. Il est vrai que le phénomène est nouveau et a servi d'argument aux syndicats de médecins lors de la dernière campagne électorale. Mais d'un autre côté on nous reproche trop de laxisme... Quant aux sanctions liées au contrôle de la T2A, elles ne représentent qu'environ 50 millions d'euros sur un total de 30 milliards, et les sommes exigées ont rarement été supérieures aux indus. Les textes récents ont augmenté nos pouvoirs de sanction, nous les appliquons.
Mais les sanctions ne suffiront pas à réformer le système. Il faut associer les professionnels de santé à cette réforme, par le biais de la contractualisation. Les ARS pourront donner des instructions aux établissements, encore faut-il que leurs cadres et leurs médecins prennent leurs responsabilités.
La Cnam est favorable à l'intégration des Capi au sein de la convention, mais celle-ci peut se faire de différentes façons. Nous voulons que les médecins traitants participent à la réalisation des objectifs de santé publique, qu'il s'agisse de la prévention du cancer du sein, de la vaccination contre la grippe, du suivi des diabétiques, du contrôle de l'hypertension ou de l'optimisation des prescriptions. Il faut introduire pour les généralistes une rémunération à trois niveaux, à l'acte, à la performance et selon un forfait, comme le recommande le rapport Legman. Les réticences des médecins se sont atténuées ; si les négociations n'aboutissent pas, nous pourrons toujours maintenir un Capi défini unilatéralement. Je tiens à ce que le fondement législatif des Capi soit préservé, afin que les négociations soient équilibrées. Enfin, il n'y aurait aucun intérêt à intégrer les Capi dans la convention si ce n'était pas pour les généraliser.
La Cnam ne souhaite mettre sous entente préalable que les séjours de soins de suite et de rééducation liés à des opérations chirurgicales dans le domaine ostéo-articulaire qui ont fait l'objet d'une recommandation de la Haute Autorité de santé, dans les établissements où l'affectation des patients diffère grandement des préconisations. La réponse doit être donnée avant 48 heures et le plus rapidement possible.
Au sujet de l'expérimentation des maisons de naissance, je suis perplexe. Quand je suis arrivé à la tête de la Cnam en 2004, les uns me vantaient les mérites des pays du Nord où de telles structures légères existent, les autres voulaient développer les maternités de niveau 3, sécurisées. La bonne formule ne consisterait-elle pas à faire en sorte que lorsqu'un accouchement sans complications a lieu dans une maternité de niveau 3, il ne soit pas facturé à ce niveau ? On peut aussi se demander si les maternités de niveau 3 pourront toujours respecter le seuil de deux cents accouchements par an, en deçà duquel la sécurité des parturientes n'est pas assurée. Je ne suis d'ailleurs pas sûr que les maisons de naissance se développent très rapidement.
Je reviens sur l'observation générale faite par M. Vasselle. Chaque année, nous mettons en évidence de nouveaux dysfonctionnements : c'est notre rôle. Cette année, nous avons publié une étude sur le recours aux soins : les disparités d'une région et d'un département à l'autre s'expliquent en partie par la démographie médicale, mais on ne peut pas régler le problème en un tournemain ! Nous présenterons la semaine prochaine le bilan de l'accord sur les soins infirmiers et la démographie infirmière : les résultats sont bons mais l'accord était trop peu ambitieux, les zones définies trop étroites. Son application ne pose pas de problème dans les zones très surdotées, où la densité est strictement limitée, ni dans les zones très sous-dotées, les infirmières étant plus sensibles que les médecins aux incitations financières. L'accord doit arriver à échéance en avril ; il peut être amplifié, soit unilatéralement, soit par la négociation.
Les progrès sont parfois entravés par l'opacité des données des établissements publics, même si les choses évoluent. Il faut se donner du temps. D'ailleurs, aucun système n'est parfait. Les dépenses de santé représentent 12 % du Pib en France contre 18 % aux Etats-Unis, où les parcours de soins sont organisés très efficacement, mais où la régulation macro-économique laisse à désirer : une consultation de généraliste y coûte 100 dollars !
Certains problèmes peuvent être résolus rapidement : celui de la substitution des génériques est derrière nous. En revanche, la question de la prescription à l'extérieur du répertoire reste pendante. Voudrons-nous, comme les Allemands, mettre en place un budget de médicaments ? Dans un rapport remis l'an dernier, l'Uncam a analysé le coût des médicaments prescrits par un échantillon de généralistes après neutralisation de la patientèle, et mis en évidence les principales raisons des disparités : âge, sexe, pathologie lourde. Nous ne pourrons réformer le système de soins que si nous nous en donnons les moyens et que la profession l'accepte.
Le sujet des dépenses de transport relève de plusieurs autorités. De notre côté, nous avons exploité nos bases de données afin de dégager le taux de recours des établissements des différentes catégories ; les résultats ont été envoyé au réseau des CPAM, afin qu'elles puissent déterminer, lorsqu'un établissement dépasse le taux de 4 % fixé par le ministère, si cette dérive est liée à des restructurations ou à l'incurie des responsables. Voilà pour la phase préparatoire. Mais nous ne pourrons agir que lorsque sera publié un décret, actuellement examiné au Conseil d'Etat, et appliqué un contrat-type entre l'Etat et l'Uncam en vertu de ce décret.
Alain Vasselle , rapporteur général . - Un décret en Conseil d'Etat s'imposait-il en la circonstance ?
Frédéric Van Roekeghem . - Il est vrai que la lourdeur des procédures administratives nous ralentit. Pour permettre aux infirmiers, qui sont des professionnels qualifiés, de procéder aux vaccinations contre la grippe saisonnière, il a fallu une loi et deux décrets en Conseil d'Etat, contre l'avis de l'Académie de médecine ! De même, si l'on osait imaginer que les diabétiques insulinodépendants de types 1 et 2 puissent se procurer eux-mêmes les bandelettes dont ils ont besoin pour mesurer leur glycémie, il faudrait modifier un décret en Conseil d'Etat qui a lié le remboursement des bandelettes à une prescription médicale...
Alain Vasselle , rapporteur général . - A vous de nous alerter, à nous de faire bouger le Gouvernement.
Frédéric Van Roekeghem . - Quant à l'externalisation des dépenses de l'hôpital vers la ville, elle est parfois assumée. Les trois quarts de la progression des dépenses de médicaments délivrés en officine de ville en 2009 sont imputables à des prescriptions hospitalières et le quart restant au renouvellement de prescriptions hospitalières. Les médicaments les plus récents et les plus coûteux, comme ceux qui soignent la polyarthrite rhumatoïde, sont souvent prescrits au détour d'une hospitalisation. Ces dépenses ne sont donc pas dues à l'activité des médecins de ville, mais selon l'OCDE, tous les soins externes relèvent de la médecine de ville.
En revanche, l'externalisation de soins intégrés au tarif des groupes homogènes de séjour (GHS) est inacceptable et doit être sanctionnée, malgré les récriminations. Certes, en sens inverse, la médecine de ville se décharge sur l'hôpital de certaines obligations, comme la permanence des soins. Mais les ARS ont les moyens de lutter contre ce phénomène.
J'en viens au secteur optionnel. Depuis les années 1980, rien n'a été fait, bien que le ministère ait souvent promis de prendre des mesures. On cherche à sanctionner les médecins qui pratiquent des dépassements d'honoraires sans tact ni mesure, mais ces termes sont bien vagues !
François Autain . - Un décret les définit.
Frédéric Van Roekeghem . - La jurisprudence du Conseil d'Etat limite les dépassements à trois fois le tarif de la sécurité sociale : il y a de la marge ! Il est vrai que l'absence de revalorisation des tarifs contraint les médecins à augmenter leurs dépassements.
On a parfois envisagé de payer les cliniques afin qu'elles rachètent les dépassements d'honoraires de certains praticiens ; mais cette solution n'a pas fait la preuve de son efficacité. Il me paraîtrait plus judicieux de créer un secteur à dépassements régulés, le secteur optionnel, par un accord tripartite associant les complémentaires. A terme, cela permettrait de limiter les dépassements d'honoraires et de garantir l'accès aux soins délivrés par les cliniques privées à tous les souscripteurs d'une complémentaire, les autres bénéficiant, sous certaines conditions de revenus, du tarif opposable. Mais la dérive fut telle au cours des dernières années qu'il est très difficile de corriger le système : à Paris, les chirurgiens pratiquent des dépassements d'honoraires de 100 % en moyenne ! La situation diffère d'une ville à l'autre, au sein d'une même région. Le problème est d'autant plus délicat que les marges financières sont limitées, l'Ondam progressant de 2,9 % par an seulement. Mais la question du développement d'une alternative reste posée. Les complémentaires doivent aussi clarifier leur position : certaines préfèrent peut-être une concurrence tarifaire.
Gilbert Barbier . Dans l'immédiat, on ne fait rien...
Frédéric Van Roekeghem . Il y a eu des élections : le SML a reconstitué un réservoir de voix au détriment de la FMF. Comme la loi HSPT exige 30 % des voix dans chacun des trois collèges pour être signataire d'une convention, et que l'alliance SML - CSMF représente 70 % des voix dans le troisième collège, le résultat sera incontournable. Nous attendons les enquêtes de représentativité, puis nous pourrons envisager la négociation conventionnelle.
Alain Vasselle , rapporteur général . - Il n'y a pas d'obstacle si les professionnels et l'Uncam sont prêts à se mettre autour de la table... Nous sommes très en retard sur les soins ambulatoires. Or vous avez déjà beaucoup fait. Boostera-t-on le dispositif avec des centres autonomes dépourvus de lits d'hospitalisation ?
Les organismes complémentaires se plaignent de ne pas avoir accès aux informations sur les dépenses de santé de leurs adhérents. Où est le blocage ?
Où en est le répertoire partagé des professionnels de santé ?
La Cour des comptes a critiqué le système d'information de la branche maladie, évoquant la T2A, le forfait hospitalier, la franchise d'un euro, la facturation ou encore le codage des ordonnances. Comment avez-vous vécu les critiques et quelles suites leur donner ?
Jean-Jacques Jégou , rapporteur pour avis . - Je rejoins Alain Vasselle pour vous demander où vous en êtes sur les systèmes d'information et sur le dossier médical partagé (DMP).
Gilbert Barbier . - La Cour a également relevé l'absence de suivi infra-annuel de l'Ondam. Une programmation pluriannuelle n'est-elle pas illusoire ?
On le sait bien, on a substitué à des lits médecine-chirurgie-obstétrique (MCO) des lits de soins de suite et de réadaptation (SSR), qu'il faut occuper car l'on a ainsi une capacité d'accueil qui permet de maintenir le personnel hospitalier. Est-ce une bonne politique et ne freine-t-on pas le développement de la médecine ambulatoire ?
Alain Vasselle , rapporteur général . - Des médecins picards qui l'expérimentent m'on dit que le DMP marche très bien. Ce système peut être opérationnel à condition que les médecins acceptent de s'informatiser et que les réseaux soient établis.
Jean-Marc Juilhard . - La mutualité sociale agricole (MSA) est-elle un partenaire réel ou un relais ? De même, comment intégrez-vous les maisons de santé pluridisciplinaires dans votre projet ?
Frédéric Van Roekeghem . - Nous avions proposé, il y a trois ans, de développer les centres autonomes ; nous avons recommencé, mais avec une volonté moindre car cela ne débouche pas. Une lueur est néanmoins apparue. La Haute Autorité de santé, que la direction de la sécurité sociale avait saisie, vient de rendre son avis : il serait possible d'en mettre en place à condition de disposer des anesthésistes nécessaires. On progresse donc, mais est-ce à la même vitesse que nos voisins et l'avis de la Haute Autorité rejoint-il le cadre réglementaire des pays qui nous entourent ? Je n'ai pas entendu dire pourtant qu'ils avaient connu des accidents lors d'opérations de la cataracte.
Alain Vasselle , rapporteur général . - Un décret est-il nécessaire ?
Frédéric Van Roekeghem . - Il faut que le ministre prenne décret, arrêtés, circulaire... Il a été démontré que nous avions le tarif le plus élevé pour la cataracte.
François Autain . - Des lobbies s'opposent-ils à la création de ces centres ?
Frédéric Van Roekeghem . - C'est possible... Le président de la Générale de santé m'a dit qu'il y était favorable. Il vaut mieux que l'assurance maladie paie de la marge que du chiffre d'affaires. Il convient donc de changer les organisations. Encore faut-il le décider. La réponse appartient au Gouvernement.
Alain Vasselle , rapporteur général . - C'est du ressort de la DGOS...
Frédéric Van Roekeghem . - Pas seulement, car trois directions sont concernées : la direction générale de l'offre de soins (DGOS) effectivement, mais aussi la direction générale de la santé (DGS) et la direction de la sécurité sociale (DSS), laquelle avait saisi la Haute Autorité de santé.
François Autain . - L'amendement déposé par un de mes collègues...
Frédéric Van Roekeghem . - Il y en a eu aussi à l'Assemblée nationale.
François Autain . - ... n'a pas eu le destin qu'il aurait mérité. Je serais très favorable à ce que le rapporteur général en dépose un et, s'il ne le faisait pas, l'opposition y pourvoirait.
Frédéric Van Roekeghem . - Cela ne devrait pas relever de la loi mais être consensuel. A partir du moment où on peut faire mieux et moins cher, on devrait avancer.
Alain Vasselle , rapporteur général . - Nous prendrons une initiative sur le sujet.
Frédéric Van Roekeghem . - Je vous ferai passer un protocole d'accord, validé au ministère par le comité tripartite du service national d'information inter-régimes de l'assurance maladie (Sniir-AM), sur l'accès des complémentaires aux données. Nous, Français, ne sommes pas très en pointe sur l'analyse des données, on en voit l'exemple avec le reste à charge, tantôt calculé avant remboursement des complémentaires et tantôt après. Quelles sont les garanties réellement couvertes ? Nous manquons de visibilité alors que 92 % de la population sont concernés et que les complémentaires mobilisent 20 milliards d'euros. Voilà pourquoi nous avons mis une condition aux fédérations qui veulent accéder à l'échantillon représentatif de 600 000 personnes : la réciprocité. L'institut de recherche et documentation en économie de la santé (Irdes) constitue un échantillon de 20 000 personnes, l'expérience Monaco, à laquelle Malakof-Médéric participera; la Mutualité française, pour ses 36 millions d'affiliés, a proposé d'utiliser la clef de tirage, que la commission nationale de l'informatique et des libertés (Cnil) nous a autorisés à lui transmettre. Ce protocole, qui permettra des analyses cohérentes, montre que les choses bougent substantiellement.
Le Mediator a défrayé la chronique la semaine dernière. Son retrait a été déterminé par une étude de la Cnam établissant que le risque cardiaque était trois fois supérieur pour les patients sous ce médicament. C'est la deuxième fois que nous intervenons pour l'introduction ou le retrait d'une spécialité.
François Autain . - L'agence française de sécurité sanitaire des produits de santé (Afssaps) n'a pas fait son boulot !
Frédéric Van Roekeghem . - Il a fallu chaîner le programme de médicalisation des services d'information (PMSI) avec nos données avant d'établir le rapprochement avec la prise de médicaments. Nous nous sommes battus pour obtenir les indications thérapeutiques. C'est dire qu'il y a des enjeux importants dans l'accès au système national d'information inter-régimes de l'assurance maladie (Sniir-AM). Il ne faudrait pas que la plus grande ouverture revendiquée par les offreurs de soins et les laboratoires intervienne au détriment des collectivités publiques. Le professeur Sicard et son équipe ne souhaitent pas qu'on mette les études dans la main des laboratoires.
François Autain . - C'est pourtant le cas !
Frédéric Van Roekeghem . - Le projet de répertoire partagé des professionnels de santé (RPPS) est piloté par l'agence des systèmes d'information partagés de santé (Asip) et concerne les quatre professions de santé à ordre. Aucune difficulté n'a été signalée pour les logiciels Cnam. Pour la version Sesam utilisée par les pharmaciens, il ne suffit pas que le RPPS soit renseigné, il faut aussi pouvoir saisir l'identifiant de l'établissement et du prescripteur. Le répertoire est opérationnel pour les officines ; en revanche, les ordres départementaux éprouvant des difficultés, il ne le sera qu'au début 2011 pour les chirurgiens-dentistes et en juin 2011 pour les médecins. Les formulaires de prescription et de remboursement seront modifiés progressivement ; le Journal officiel a publié l'arrêté nécessaire cet été. Nous escomptons une montée en charge dès le début de l'an prochain. Une circulaire est en préparation pour les hôpitaux. On estime que 10 % des pharmaciens sont équipés.
Alain Vasselle , rapporteur général . - Pourquoi nous a-t-on opposé des problèmes techniques pendant sept ans ?
Frédéric Van Roekeghem . - La Cnam avait depuis longtemps des numéros d'identification des prescripteurs de ville : on sait très précisément (et ils s'en plaignent parfois) ce qu'ils prescrivent. Les médecins hospitaliers, eux, n'ont jamais montré un grand engouement pour un tel suivi. Nous avons adapté nos systèmes mais des mesures plus contraignantes seraient nécessaires pour aller plus loin - nous ferons pression pour cela.
On a évolué l'an dernier sur la facturation individuelle : le ministère a indiqué une volonté claire et un chef de projet a été désigné - tout arrive.... Reste que nous aurions déjà fini si nous avions commencé en 2003.
Lors de mon audition par la sixième chambre de la Cour des comptes, j'avais dit que les systèmes d'information représentaient un gros chantier. J'ai été récompensé par un contrôle général, pour m'aider... Elle est certes dans son rôle lorsqu'elle pointe ce qui ne fonctionne pas, mais elle ne dit pas ce qui marche. Elle a bien reconnu des gains de productivité de l'ordre de 18 %, mais puisque nous sommes passés de 128 caisses à 101 plus une, il a bien fallu que cela ait des conséquences ; je veux pour ma part délivrer un satisfecit à mes équipes qui méritent un coup de chapeau car les assurés n'en ont pas été affectés : 6 millions d'entre eux ont un compte internet, 300 000 professionnels y participent et les remboursements marchent, sans difficulté avec le fisc - nous ne sommes pas en Angleterre. Souligner uniquement ce qui ne va pas ne facilite pas le management des équipes. Il est vrai de dire que nous sommes répartis sur cinquante-deux sites - je leur avais donné la carte.
Jacky Le Menn . - Vos réponses aux remarques de la Cour des comptes figurent en annexe de son rapport : on peut se rendre compte de ce qui a été fait.
Frédéric Van Roekeghem . - Nous n'avions pas programmé la franchise sur les boîtes de médicaments ; oui, cela a été très dur ; oui, j'ai dû arrêter le recouvrement parce que le déploiement logiciel avait été mal fait ; pourtant, la Cour oublie juste un détail, c'est que ça marche aujourd'hui, et ça collecte 800 millions ! De même, les fusions de caisses nous ont occupés près d'un an.
Quant à nos systèmes d'information, nos équipes, nos moyens et nos insuffisances, nous savons où ils sont. La commande de développement s'accroît régulièrement, la pression économique aidant. Nous manquons de 30 % de capacité de développement par rapport à la commande après arbitrage. Nos systèmes sont relativement anciens ; ils ont été développés dans les années 1990. Leurs architectures applicatives sont à refondre et tous les centres ne sont pas industrialisés. Le redéploiement sur huit centres est délicat quand le moindre paramétrage peut faire varier les résultats. Or, nous n'avons pas spécialisé les centres. Nous présenterons en novembre un schéma général des systèmes d'information. Nous souffrons d'un problème de ressources humaines historique, une partie des développeurs n'est plus adaptée. La Cour dit qu'il y a trop d'informaticiens dans les caisses, mais la virtualisation n'a pas été faite à l'assurance maladie.
Jacky Le Menn . - Il y a eu aussi des problèmes dans la banque.
Frédéric Van Roekeghem . - Ce travail m'occupe depuis un an. Nous avons des idées claires et avons négocié un budget informatique avec une importante tranche optionnelle, conditionnée par un schéma directeur des systèmes d'information. L'on ne peut pas, à l'échelle d'une grosse banque (il y a 60 millions d'assurés sociaux), réaliser un big bang : ce matin un patch sur la gestion des mails en a bloqué 40 000 ; de même, sur la franchise, il s'agissait de traiter 200 000 assurés d'un jour à l'autre. Nous avons donc retenu sept programmes majeurs. Allons au bout de l'offre internet aux assurés : les remboursements, le relevé mensuel, le récapitulatif annuel, des services de prévention, par exemple pour les femmes enceintes, de même que des cartes européennes en ligne sont déjà disponibles, mais on peut aller plus loin. Je pense aux professionnels de santé, à la facturation individuelle à l'hôpital ou encore au poste de travail des agents : quarante applications mais ni portail ni injecteur - nous en testons un à Marseille.
Alain Vasselle , rapporteur général . - Vous avez fait allusion aux sanctions, parfois brutales. Certains professionnels souhaiteraient que l'on tienne mieux compte de l'avis des commissions - trop souvent, les directeurs n'en tiennent aucun compte.
Pouvez-vous faire le point sur les ARS, comment collaborez-vous avec elles et qu'en est-il des programmes pluriannuels de gestion des risques. Enfin, les transferts de personnel ont-ils eu des conséquences internes ?
Un mot encore des convergences. On nous annonce les seize études prévues par la loi pour 2012 mais je n'y crois pas trop parce que certaines doivent être reprises à zéro. Peut-on pousser les feux et quid de la convergence ciblée entre GHS ?
Jean-Jacques Jégou , rapporteur pour avis . - Raoul Briet a proposé de renforcer le comité d'alerte. Qu'en pensez-vous ? Pouvez-vous aussi nous indiquer quelle est la situation des hôpitaux face au programme Hôpital 2012 ? Elle semble tout à fait particulière.
Enfin, avez-vous purgé les allées et venues financières liées à la vaccination H1N1 ?
François Autain . - Vous avez indiqué que les études post-AMM n'étaient pas dans la main des laboratoires. Ne les financent-ils pas pourtant ? Voilà d'ailleurs la raison pour laquelle on ne les réalise pas toujours et ce n'est pas une bonne chose.
Gilbert Barbier . - Un éminent spécialiste de santé publique a parlé de mesures de replâtrage qui ne s'attaquent pas aux vrais problèmes : trop d'hôpitaux, trop d'examens redondants, trop de prescriptions inutiles.
Frédéric Van Roekeghem . - Je rassure M. Juilhard, la MSA est un vrai partenaire institutionnel. Elle est cosignataire du voeu du collège des directeurs et de la lettre des présidents sur le financement de la dette sociale, que je remets à votre présidente.
Les maisons de santé pluridisciplinaires ? Cela dépend du financement et de leur lien avec le système conventionnel. Elles auront du mal à se développer sans convention.
Bernard Cazeau . - L'effet d'aubaine a joué largement. La préfète de mon département a évité les cas les plus lourds. La Cpam peut jouer un rôle.
Frédéric Van Roekeghem . - En ce qui concerne les ARS, le transfert de personnel a été réalisé sans trop de difficulté : ni délit d'entrave, ni demande d'expertise, ni grève. On avait parlé de 173 millions en dépenses de fonctionnement ; l'arrêté ministériel a retenu 158 millions tous régimes confondus, dont 149,9 millions pour le régime général. Pour 2011, il s'agit de 151 millions dont 143 millions pour le régime général.
Votre amendement sur la chirurgie ambulatoire a bien fonctionné mais le dispositif qui avait été rodé avec les ARH a été suspendu quelque temps. Nous venons de le reprendre car le décret nécessaire a été publié il y a quelques jours. Cependant, nous n'atteindrons pas notre objectif de deux cents établissements. Il s'agit maintenant de revenir sur le terrain. Cela peut fonctionner.
Alain Vasselle , rapporteur général . - Mieux qu'auparavant ?
Frédéric Van Roekeghem . - Cela dépendra de la façon dont seront managées les ARS. Pourquoi la dialyse péritonéale atteint-elle 20 % en Franche-Comté et dans le Centre mais 0 % en Aquitaine ? Un colloque l'a expliqué : les patients n'y sont pas opposés, les techniques sont connues, nous y sommes favorables, le Gouvernement aussi. Pour faire bouger les choses, il faudrait, m'a dit un chef de service dans un CHU normand, qu'on l'enseigne. Il n'y a pas de diffusion des connaissances. Un guide permettrait de convaincre les chefs de service ; il faut également informer les patients - la loi de 2002 n'est pas encore appliquée. Il convient aussi d'améliorer l'intérêt à agir des néphrologues libéraux et de développer l'offre. Qui s'est saisi de ce dossier ?
Je suis persuadé que l'on ne peut pas avoir deux échelles tarifaires pour les mêmes actes. On confond le tarif et le coût, mais l'on peut caler celui-ci sur une organisation à la productivité élevée. Les spécificités imposées aux établissements ne doivent pas être financées par le tarif. Ne lâchons pas.
Je suis assez favorable au rôle du comité d'alerte, même si ce n'est pas très facile pour le directeur de l'assurance maladie. L'évaluation statistique a ses limites. Nous avions surestimé l'an dernier les soins de ville. De 200 millions sur 70 milliards ! Quel statisticien aurait-il pu ainsi rester dans une telle marge ? Nous rentrons dans les 0,5 %.
Nous avons soldé l'opération vaccination contre le H1N1 puisque l'établissement de préparation et de réponse aux urgences sanitaires (Eprus) nous reverse, au titre de 2009, 330 millions dont il faut soustraire les 126 millions de dotations supplémentaires que nous constituons pour cet établissement.
Je ne suis pas contre « Hôpital 2012 » mais à condition d'échanger la modernisation de nos hôpitaux contre une productivité améliorée. La vraie question est plutôt : comment éviter les dérives d'« Hôpital 2007 » ?
Muguette Dini , présidente . - Il est temps de conclure notre audition.
François Autain . - Par manque de temps, vous ne pourrez répondre aux questions que je n'ai pas encore pu vous poser ! Le rapporteur a eu la parole très longuement et, nous, nous n'avons pas pu parler. Ce n'est pas grave, ce n'est ni la première, ni la dernière fois.
Muguette Dini , présidente . - J'ai donné la parole à Alain Vasselle et à tous ceux qui l'ont demandée.
François Autain - Je croyais que, dans un premier temps, vous ne demandiez que les réactions aux interventions du rapporteur et de M. Van Roekeghem mais pas encore les questions sur d'autres sujets.
Muguette Dini , présidente . - Soit nous demanderons à M. Van Roekeghem de revenir devant notre commission, soit vous lui posez vos questions par écrit et nous lirons ses réponses ici.
François Autain - J'attends toujours les réponses de M. Douste-Blazy...
Alain Vasselle , rapporteur général . - On n'a pas parlé de la convergence. On a évité les questions embarrassantes.
* 1 Les équilibres généraux des régimes de protection sociale, dont celui de la branche maladie, sont analysés dans le tome I du rapport. Le présent tome se consacre principalement à la partie dépenses de l'assurance maladie.
* 2 Par exemple, dans le tome II - Assurance maladie du rapport sur le projet de loi de financement de la sécurité sociale pour 2010, n° 90 (2009-2010), pages 13 à 15. Le diagnostic alors posé reste malheureusement d'actualité.
* 3 A noter que les chiffres présentés ici proviennent principalement de l'annexe 7 au présent PLFSS. Or, comme il est indiqué dans le commentaire de l'article 47 du projet de loi de financement dans le tome VII du présent rapport, l'Ondam est régulièrement « rebasé » selon les derniers éléments chiffrés connus, si bien que les évolutions présentées dans le PLFSS de l'année n ne correspondent pas aux chiffres présentés en année n - 1. Cette pratique ne renforce pas la transparence de l'Ondam.
* 4 Définitivement adopté par le Parlement le 26 octobre 2010.
* 5 Loi n° 2007-1786 du 19 décembre 2007.
* 6 Loi n° 2008-1330 du 17 décembre 2008.
* 7 Rapport au Gouvernement sur le bilan des maisons et des pôles de santé par Jean-Marc Juilhard, Bérengère Crochemore, Annick Touba, Guy Vallancien, Laurent Chambaud et François Schaetzel (janvier 2010) et rapport d'information n° 14 (2007-2008) du 4 octobre 2007, au nom de la commission des affaires sociales du Sénat, « Offre de soins : comment réduire la fracture territoriale ? »
* 8 Décret n° 2010-1229 du 19 octobre 2010 relatif à la télémédecine.
* 9 Article 123 de la loi HPST.
* 10 Rapport d'information Sénat n° 76 (2009-2010) d'Alain Vasselle, rapporteur général de la commission des affaires sociales, au nom de la Mecss, « En attendant la convergence tarifaire... »
* 11 Le rapport 2010, transmis par le Gouvernement au Parlement, sur les missions d'intérêt général et l'aide à la contractualisation des établissements de santé est particulièrement mal aisé à lire et le montant total des aides à la contractualisation n'apparaît pas clairement. Qui plus est, les chiffres ne sont pas toujours concordants avec ceux mentionnés dans le rapport de l'Igas de novembre 2009 sur le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé.







