Rapport n° 274 (2011-2012) de M. Yves DAUDIGNY , fait au nom de la commission des affaires sociales, déposé le 19 janvier 2012
Disponible au format PDF (814 Koctets)
Tableau comparatif au format PDF (45 Koctets)
-
AVANT-PROPOS
-
I. UNE SITUATION JURIDIQUE COMPLEXE EN
DÉCALAGE AVEC LA RÉALITÉ DU TERRAIN
-
A. LES PROFESSIONS DE SANTÉ SONT
HISTORIQUEMENT RÉGLEMENTÉES
-
B. L'APPORT DES MÉDECINS
DIPLÔMÉS À L'ÉTRANGER EST DÉCISIF POUR LE
FONCTIONNEMENT DU SYSTÈME DE SOINS
-
1. Les médecins autorisés à
exercer
-
a) Les médecins de nationalité
étrangère restent en nombre limité et sont principalement
européens
-
b) Les zones à faible densité
médicale accueillent en plus grand nombre les diplômés hors
de France
-
c) Les médecins à diplôme hors
Union européenne sont majoritairement français et exercent
principalement à l'hôpital
-
a) Les médecins de nationalité
étrangère restent en nombre limité et sont principalement
européens
-
2. Les médecins diplômés hors
de l'Union européenne et ne bénéficiant pas de
l'autorisation d'exercice
-
1. Les médecins autorisés à
exercer
-
A. LES PROFESSIONS DE SANTÉ SONT
HISTORIQUEMENT RÉGLEMENTÉES
-
II. LA PROPOSITION DE LOI N'APPORTE QU'UNE
RÉPONSE PARTIELLE ET PONCTUELLE À L'ENJEU DU RECRUTEMENT DES
PERSONNELS MÉDICAUX DANS LES HÔPITAUX
-
I. UNE SITUATION JURIDIQUE COMPLEXE EN
DÉCALAGE AVEC LA RÉALITÉ DU TERRAIN
-
EXAMEN DES ARTICLES
-
TRAVAUX DE LA COMMISSION
N° 274
SÉNAT
SESSION ORDINAIRE DE 2011-2012
|
Enregistré à la Présidence du Sénat le 19 janvier 2012 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur la proposition de loi , ADOPTÉE PAR L'ASSEMBLÉE NATIONALE APRÈS ENGAGEMENT DE LA PROCÉDURE ACCÉLÉRÉE , relative à l'exercice des professions de médecin , chirurgien - dentiste , pharmacien et sage - femme pour les professionnels titulaires d'un diplôme obtenu dans un État non membre de l'Union européenne ,
Par M. Yves DAUDIGNY,
Sénateur
|
(1) Cette commission est composée de : Mme Annie David , présidente ; M. Jacky Le Menn, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Claude Jeannerot, Alain Milon, Mme Isabelle Debré, MM. Jean-Louis Lorrain, Jean-Marie Vanlerenberghe, Gilbert Barbier , vice-présidents ; Mmes Claire-Lise Campion, Aline Archimbaud, Catherine Deroche, M. Marc Laménie, Mme Chantal Jouanno , secrétaires ; Mmes Jacqueline Alquier, Natacha Bouchart, Marie-Thérèse Bruguière, MM. Jean-Noël Cardoux, Luc Carvounas, Mme Caroline Cayeux, M. Bernard Cazeau, Mmes Karine Claireaux, Laurence Cohen, M. Yves Daudigny, Mme Christiane Demontès, MM. Gérard Dériot, Jean Desessard, Mme Muguette Dini, M. Jean-Léonce Dupont, Mmes Odette Duriez, Anne-Marie Escoffier, MM. Guy Fischer, Michel Fontaine, Mme Samia Ghali, M. Bruno Gilles, Mmes Colette Giudicelli, Christiane Hummel, M. Jean-François Husson, Mme Christiane Kammermann, MM. Ronan Kerdraon, Georges Labazée, Claude Léonard, Jean-Claude Leroy, Hervé Marseille, Mmes Michelle Meunier, Isabelle Pasquet, M. Louis Pinton, Mmes Gisèle Printz, Catherine Procaccia, MM. Gérard Roche, René-Paul Savary, Mme Patricia Schillinger, MM. René Teulade, Michel Vergoz, André Villiers, Dominique Watrin. |
Voir le(s) numéro(s) :
|
Assemblée nationale ( 13 ème législ.) : |
4105 , 4152 et T.A. 822 |
|
|
Sénat : |
273 et 275 (2011-2012) |
|
AVANT-PROPOS
Mesdames, Messieurs,
Serpent de mer de la gestion des ressources humaines à l'hôpital, la question des praticiens diplômés hors de l'Union européenne, abusivement appelés « médecins étrangers » par excès de simplification, est surtout le symptôme des difficultés à recruter des professionnels de santé dans certains territoires.
Elle a resurgi brutalement à la fin de l'année 2011 car le Gouvernement a trop tardé à prendre en compte le terme de la procédure dérogatoire qu'il avait lui-même fait adopter en novembre 2006 lors de l'examen du projet de loi de financement de la sécurité sociale pour 2007, à savoir le 31 décembre 2011.
Pourtant, de nombreux signaux d'alerte avaient été émis dès le début de l'année 2011 de la part de multiples acteurs du système de santé ; ils estimaient tous que la brièveté de ce délai ne permettrait pas de régler la situation de ces professionnels qui continuaient d'occuper une place importante dans le fonctionnement quotidien des établissements de santé, notamment en termes de permanence des soins.
La situation s'est trouvée aggravée par la décision du Conseil constitutionnel 1 ( * ) qui, étrangement, a invalidé pour une raison formelle l'article du projet de loi de financement qui portait cette énième modification de la procédure d'autorisation d'exercice pour les praticiens diplômés hors de l'Union européenne, alors qu'il avait admis la précédente, opérée dans des conditions identiques.
La présente proposition de loi reprend, en conséquence, la disposition précédemment adoptée par l'Assemblée nationale et le Sénat en décembre dernier. Elle prévoit de prolonger l'autorisation exceptionnelle d'exercice pour certains praticiens recrutés avant le 3 août 2010 et de faciliter la procédure dérogatoire, notamment en l'orientant davantage sur la vérification des compétences pratiques de ces professionnels.
Il est important qu'elle soit adoptée le plus rapidement possible afin d'éviter tout vide juridique, qui pourrait être catastrophique pour l'organisation de certains services hospitaliers : garantir la continuité des soins doit constituer une priorité politique au service des patients. On peut également espérer qu'elle mettra fin à un enchevêtrement insensé de situations, consécutif à presque quarante années de procédures empilées au fil des réformes.
Pour autant, il est tout aussi évident que cette mesure ne résoudra pas les difficultés aiguës que les hôpitaux rencontrent pour recruter des personnels médicaux et paramédicaux, préoccupantes partout et aggravées dans certaines zones. Malgré les nombreux rapports publiés sur cette question sensible, le Gouvernement paraît ne pas avoir pris la mesure des enjeux et semble continuer de penser que des « mesurettes » suffiront.
La commission ne soutient pas cette démarche attentiste mais se veut responsable en approuvant aujourd'hui la proposition de loi dans la rédaction qui lui est soumise.
I. UNE SITUATION JURIDIQUE COMPLEXE EN DÉCALAGE AVEC LA RÉALITÉ DU TERRAIN
A. LES PROFESSIONS DE SANTÉ SONT HISTORIQUEMENT RÉGLEMENTÉES
Les professions de médecin, de chirurgien-dentiste, de pharmacien et, dans une moindre mesure, de sage-femme sont soumises, de longue date, à des conditions d'exercice relevant de deux principaux critères : la nationalité et le diplôme. Pour ce qui concerne les médecins, deux textes déjà anciens l'ont ainsi affirmé :
- la loi du 30 novembre 1892 a limité l'exercice de la profession aux seules personnes munies d'un diplôme délivré par le Gouvernement français, sachant que celui-ci ne peut être attribué que si, au moment de sa première inscription universitaire, l'étudiant justifie être titulaire du baccalauréat français ;
- une loi de 1933, dite Raymond Armbruster, a posé une double condition : être titulaire du diplôme d'Etat français de docteur en médecine et être de nationalité française. En outre, le Gouvernement supprimait, en même temps, les équivalences des diplômes étrangers qui pouvaient exister.
1. La législation en vigueur pour l'exercice en France des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien
Aujourd'hui, selon l'article L. 4111-1 du code de la santé publique, l'exercice des professions de médecin , de chirurgien-dentiste ou de sage-femme est soumis à une triple condition :
- de diplôme . Schématiquement, il s'agit du diplôme français d'Etat ou, si l'intéressé est ressortissant d'un Etat membre de l'Union européenne ou partie à l'accord sur l'Espace économique européen 2 ( * ) , du titre de formation adéquat délivré par l'un de ces Etats. Dans le cadre d'un accord de 1999 conclu entre la communauté européenne, ses Etats membres et la Suisse, les diplômes délivrés dans ce pays sont également reconnus ;
- de nationalité . Il faut être ressortissant français, andorran, d'un Etat de l'Union européenne ou de l'Espace économique européen, du Maroc ou de Tunisie. En outre, des conventions ou accords internationaux peuvent permettre l'exercice d'une profession en France par un ressortissant du pays signataire, sous réserve de réciprocité ; c'est par exemple le cas pour la médecine avec la Centrafrique, le Congo (Brazzaville), le Gabon, le Mali, le Sénégal, le Tchad, le Togo, ainsi que Monaco. En tout état de cause, la condition de nationalité ne s'applique pas aux professionnels titulaires du diplôme français d'Etat ;
- d'inscription à l'ordre correspondant . Nul ne peut être inscrit sur le tableau de l'ordre s'il ne remplit les conditions requises, notamment en termes « de moralité, d'indépendance et de compétence » et de connaissance suffisante de la langue française. Le conseil départemental de l'ordre vérifie par exemple que l'intéressé ne présente pas d'insuffisance professionnelle, d'infirmité ou d'état pathologique rendant dangereux l'exercice de la profession.
De manière symétrique, l'article L. 4221-1 du code de la santé publique définit les conditions pour pouvoir exercer la profession de pharmacien en France :
- être titulaire d'un diplôme, certificat ou autre titre idoine ;
- être de nationalité française, citoyen andorran, ressortissant d'un Etat membre de l'Union européenne ou partie à l'accord sur l'Espace économique européen, ou ressortissant d'un pays dans lequel les Français peuvent exercer la pharmacie lorsqu'ils sont titulaires du diplôme qui en ouvre l'exercice aux nationaux de ce pays. Là aussi, les titulaires d'un diplôme français sont dispensés de cette condition ;
- être inscrit à l'ordre des pharmaciens.
En outre, le candidat doit offrir « toutes garanties de moralité professionnelle ».
|
Un traitement non différencié
Depuis les directives 75/362/CEE du Conseil du 16 juin 1975 visant à la reconnaissance mutuelle des diplômes, certificats et autres titres de médecin et comportant des mesures destinées à faciliter l'exercice effectif du droit d'établissement et de libre prestation de services et 75/363/CEE du Conseil du même jour visant à la coordination des dispositions législatives, réglementaires et administratives concernant les activités du médecin, de nombreux textes communautaires ont permis la libre circulation des médecins. Ils prévoient notamment la reconnaissance automatique dans chaque Etat membre des diplômes, certificats et autres titres délivrés par les autres Etats membres. Ils fixent des exigences minimales en matière de formation de base et de formation spécialisée. D'autres directives ont concerné les chirurgiens-dentistes, les pharmaciens et les sages-femmes. Aujourd'hui, la directive 2005/36/CE du Parlement européen et du Conseil du 7 septembre 2005 relative à la reconnaissance des qualifications professionnelles, qui a consolidé de nombreuses directives existantes dont douze sectorielles, prévoit en particulier un régime de reconnaissance automatique des titres ou diplômes sur la base d'une coordination des conditions minimales de formation pour les professions de médecin, dentiste, sage-femme, pharmacien, ainsi qu'infirmier, vétérinaire et architecte. |
2. Les conditions d'exercice pour des professionnels titulaires de diplômes délivrés dans un pays hors de l'Union européenne
a) La situation en 2006 lors de la précédente réforme
La loi de financement de la sécurité sociale pour 2007 3 ( * ) a adapté la procédure relative à l'autorisation d'exercice des professions de médecin, pharmacien, chirurgien-dentiste et sage-femme pour les personnes détentrices d'un diplôme extra-communautaire 4 ( * ) , souvent dénommées « Padhue » 5 ( * ) . Elle a également prévu des régimes dérogatoires visant à traiter la situation spécifique des professionnels de santé titulaires de tels diplômes dont la présence dans les hôpitaux français était antérieure au 10 juin 2004.
|
[...] En ce qui concerne les médecins, les hôpitaux français emploient toutefois un certain nombre de professionnels à diplôme extra-communautaire, sous des statuts divers qui ont en commun le fait que les intéressés exercent leurs fonctions en étant placés sous la responsabilité d'un médecin lui-même habilité à exercer la médecine en France. Selon une enquête diligentée au début de 2005, sur des bases déclaratives, par la direction de l'hospitalisation et de l'organisation des soins (Dhos) du ministère de la santé, et reproduite par la Cour des comptes 6 ( * ) , dans les établissements publics de santé et les établissements privés participant au service public hospitalier (PSPH), les médecins titulaires d'un diplôme obtenu hors de l'Union européenne participant à l'activité sous la responsabilité d'un médecin et déclarés par les établissements ayant répondu à l'enquête étaient au nombre de 6 750. La répartition par statut montre que 48 % des médecins avaient le statut de « faisant fonction d'interne » préparant une attestation de formation spécialisée (AFS) ou une attestation de formation spécialisée approfondie (Afsa) 7 ( * ) , 28 % celui de praticien attaché associé et 15 % celui d'assistant associé. Les 9 % restant, classés en « autres », exerçaient irrégulièrement ou sur des postes non agréés. Une analyse sur plusieurs années montre que cette population des praticiens à diplôme hors Union européenne (Padhue) tend à se développer. Les étudiants « FFI » suivant des formations d'AFS ou d'Afsa doivent en principe retourner dans leur pays après ces formations, mais, comme le note la Cour des comptes dans son rapport précité sur les personnels des établissements de santé, « leur attestation de formation est renouvelée année après année, moyennant des pratiques de faux redoublements ou d'inscriptions successives dans différentes disciplines. Le nombre de « faisant fonctions d'interne » a très fortement augmenté au cours des dix dernières années, passant de 765 en 1994 à 4.009 en 2004, soit une hausse de 424 %, selon les données du ministère de l'éducation nationale ». Le sujet est d'autant plus aigu, comme l'a souligné l'actualité récente, que le recours accru aux « faisant fonction d'interne » s'accompagne d'irrégularités relevées notamment par la Cour des comptes qui indique que « dans les établissements confrontés à des pénuries, les « faisant fonctions d'interne » occupent des postes d'assistant, voire de praticien, tout en ayant la rémunération correspondant à leur statut, soit un montant mensuel net de 1 365 euros auquel s'ajoutent les indemnités de permanence des soins (113 euros par garde effectuée) ». S'agissant ensuite des catégories des praticiens attachés associés et des assistants associés, leur nombre (près de 3 000) apparaît toujours relativement élevé, en dépit de l'interdiction de nouveaux recrutements instituée en 1999 et de la mise en place de procédures qui auraient dû leur permettre de basculer dans des régimes plus favorables leur autorisant le plein exercice de la médecine en France. L'existence d'un stock croissant de professionnels de santé à diplôme extra-communautaire exerçant en milieu hospitalier, dont certains ne souhaitent pas revenir dans leur pays d'origine, voire possèdent la nationalité française et sont donc appelés à rester, crée ainsi, depuis plusieurs années, une forte pression en faveur d'un assouplissement de la législation relative à l'accès au plein exercice de leur profession pour ces professionnels en France. Depuis le début des années 1970, trois lois successives ont fixé un cadre pour l'obtention, par les professionnels titulaires d'un titre délivré hors Union européenne, de la capacité d'exercice, pleine ou restreinte, de leur activité en France. - La procédure instituée par la loi du 13 juillet 1972 concernait l'ensemble des médecins à diplôme non européen, hospitaliers ou libéraux. Elle a permis, jusqu'en 2003, aux personnes concernées d'obtenir le droit au plein exercice de la médecine en France après réussite à un examen de contrôle des connaissances (le certificat de synthèse clinique et thérapeutique - CSCT) puis étude de leur dossier par une commission. La délivrance des autorisations d'exercice était toutefois soumise à un quota fixé par cette commission. En d'autres termes, un médecin pouvait avoir réussi le CSCT, qui est un examen, sans obtenir ensuite l'autorisation d'exercer, en raison de l'application du régime de quotas. Entre 1974, année de la mise en place de la procédure, et 2003, le ministère de la santé a instruit 28 138 dossiers de candidatures aux épreuves de contrôle des connaissances. 4 964 autorisations d'exercice ont été délivrées, soit une moyenne de 171 par an. - La loi du 4 février 1995 a prévu que les médecins hospitaliers en situation précaire, exerçant à l'hôpital en qualité d'étudiant « faisant fonction d'interne », d'attaché associé ou d'assistant associé, pouvaient présenter des épreuves d'aptitude leur permettant d'accéder au statut de « praticien adjoint contractuel » (PAC). Ce statut octroyait une autorisation d'exercice restreinte, sous l'autorité du chef de service et seulement dans l'établissement désigné dans l'arrêté de nomination. - Enfin, l'article 60 de la loi n° 99-641 du 27 juillet 1999 portant création d'une couverture maladie universelle (CMU) a procédé à une refonte du texte de 1972, tout en offrant des passerelles spécifiques d'accès au plein exercice de la profession de médecin pour les PAC. En premier lieu, le champ de validité de l'autorisation d'exercice de la médecine a été étendu pour les PAC à l'ensemble des établissements publics de santé et des établissements privés participant au service public hospitalier. Cependant, la loi prévoyait que les intéressés devaient avoir satisfait à des épreuves nationales d'aptitude organisées avant le 31 décembre 2001. La procédure des PAC a donc été mise en extinction progressive à partir de cette date. Du 15 octobre 1999 au 30 mai 2005, 3 055 autorisations d'exercice ont été délivrées dans ce cadre. En deuxième lieu, la loi CMU de 1999 a créé une voie permettant d'accéder directement au plein exercice de la médecine en France, sans passer par l'étape du concours ou de l'examen, pour deux catégories de PAC : ceux justifiant de trois ans d'activité en qualité de PAC et ceux, ne remplissant pas cette condition de durée, mais justifiant par ailleurs de six ans de fonctions hospitalières rémunérées dans les hôpitaux français. Du 18 mars 2000 au 30 mai 2005, 4 291 médecins ont bénéficié de cette disposition. Ils ont la possibilité d'exercer en médecine libérale de ville, en qualité de généraliste, puis de spécialiste s'ils obtiennent la qualification délivrée par le conseil de l'ordre des médecins. Cette catégorie de PAC s'est également vu reconnaître la possibilité de présenter le concours de praticien hospitalier. La Cour des comptes relève que la part des PAC dans le total des médecins reçus aux concours de praticiens hospitaliers a atteint des niveaux élevés avec une moyenne d'un tiers des reçus aux concours organisés de 2000 à 2002. Dans certaines disciplines connaissant des vacances de postes massives, elle a, en 2002, atteint ou dépassé les trois quarts : 75 % en chirurgie (296 PAC sur 392 admis) et 77 % en radiologie (91 PAC sur 117 admis). Après avoir offert cet éventail de possibilités d'accession à un exercice restreint ou plein de la médecine aux PAC, l'article 60 de la loi CMU de 1999 a, en troisième lieu, interdit aux hôpitaux pour l'avenir le recrutement de médecins à diplôme non européen dans les conditions antérieures, sauf pour les médecins justifiant avoir exercé des fonctions dans un établissement public de santé avant la publication de la loi. Cette mesure implique que les étudiants travaillant en qualité de FFI et suivant les formations d'AFS sur deux ans ou d'Afsa sur un an retournent effectivement dans leur pays après ces formations. La situation actuelle demeure cependant caractérisée, on l'a vu en introduction, par le nombre croissant des FFI sous statut d'AFS-Afsa ainsi que par la présence dans les hôpitaux français d'encore près de 3 000 praticiens attachés associés ou assistants associés qui n'ont pas la plénitude d'exercice, soit parce qu'ils ont échoué à toutes les procédures antérieures (PAC, CSCT), soit parce qu'ils ne s'y sont pas soumis. Enfin, en quatrième et dernier lieu, la loi de 1999 a institué une nouvelle procédure d'autorisation d'exercice pour les diplômés extracommunautaires (NPA), se substituant à la procédure de la loi de 1972. Le décret d'application correspondant (décret n° 2004-508 du 8 juin 2004) n'a toutefois été publié que le 10 juin 2004 au Journal officiel. La nouvelle procédure permet désormais aux candidats ayant réussi un concours avec épreuve de vérification des connaissances, qui se substitue au CSCT, d'être recrutés à temps plein en qualité d'assistant associé, puis d'obtenir, au terme d'un délai de trois ans d'exercice des fonctions hospitalières, l'autorisation d'exercice de leur profession en France. Cette autorisation est délivrée par arrêté ministériel pris après avis d'une commission d'autorisation d'exercice compétente comprenant des représentants de l'administration et des représentants des ordres professionnels et des organisations nationales des professions intéressées, choisis par ces organismes. L'organisation des commissions d'autorisation d'exercice relève du ministre de la santé, leur présidence étant assurée par le directeur de l'hospitalisation et de l'organisation des soins ou son représentant.
Lors de la première session de concours, qui s'est
déroulée en mars 2005, 3 800 candidats se sont
présentés, dont les deux tiers étaient déjà
en poste à l'hôpital. 183 postes sur les 200 ouverts dans seize
spécialités ont été pourvus. Pour la
deuxième session, organisée en mars 2006, plus de 6 000
candidats se sont présentés pour 599 postes proposés
dans quarante spécialités.
|
b) Le cadre général de la procédure d'autorisation d'exercice (PAE)
L'article L. 4111-2 du code de la santé publique ouvre la possibilité d'autoriser un médecin, un chirurgien-dentiste ou une sage-femme titulaire d'un diplôme délivré hors de l'Union européenne à exercer en France.
Les demandeurs doivent se soumettre à trois obligations :
- satisfaire à des épreuves anonymes de vérification des connaissances , organisées par profession, discipline ou spécialité, et justifier d'un niveau suffisant de maîtrise de la langue française. Il s'agit d' un concours , car le ministre de la santé fixe le nombre maximum de candidats susceptibles d'être reçus pour chaque profession, discipline ou spécialité.
Deux épreuves sont organisées pour vérifier respectivement les connaissances fondamentales et les connaissances pratiques, la première restant la plus difficile pour les candidats. Elles sont affectées d'une note éliminatoire. L'épreuve de maîtrise de la langue française a été supprimée en 2010 et remplacée par la production d'une attestation ;
- justifier d' une période d'exercice permettant le contrôle des pratiques professionnelles : trois ans dans un service ou organisme agréé pour la formation des internes pour les candidats à la profession de médecin, les fonctions exercées avant la réussite aux épreuves pouvant éventuellement être prises en compte ; un an dans les mêmes conditions pour les candidats à la profession de chirurgien-dentiste ; une année de fonctions accomplies dans l'unité d'obstétrique d'un établissement public de santé ou d'un établissement privé participant au service public pour les candidats à la profession de sage-femme ;
- enfin, déposer un dossier devant une commission comprenant notamment des délégués des conseils nationaux des ordres et des organisations nationales des professions intéressées. Sur son avis, le ministre de la santé peut alors autoriser l'exercice en France.
Nul ne peut être candidat plus de trois fois aux épreuves de vérification des connaissances et à la procédure d'autorisation d'exercice.
L'article L. 4221-12 du même code organise une procédure symétrique pour les pharmaciens, qui doivent accomplir trois ans de fonctions dans un service agréé pour la formation des internes.
Les candidats qui suivent cette procédure sont inscrits sur ce que le centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG), qui organise les épreuves, appelle la liste A .
c) Les dérogations
Une première dérogation a été prévue par la loi de financement de la sécurité sociale pour 2007 afin d'exonérer des épreuves de vérification des connaissances les professionnels qui avaient déjà, dans le cadre de la précédente procédure dérogatoire créée par la loi portant création de la CMU 8 ( * ) , satisfait à ce même type d'épreuves et qui justifiaient de fonctions rémunérées en 2005 et 2006. Cette exception, qui concerne naturellement de moins en moins de personnes, n'est pas remise en cause par la présente proposition de loi.
Deux autres dérogations consistent en fait à ne pas appliquer les quotas pour certains praticiens, ce qui transforme le concours en un examen .
? Les personnes réfugiées, apatrides, bénéficiaires de l'asile territorial ou bénéficiaires de la protection subsidiaire ainsi que les Français ayant regagné le territoire national à la demande des autorités françaises ne sont pas soumises aux quotas et sont inscrites par le CNG sur la liste B .
? Conformément au paragraphe IV de l'article 83 de la loi de financement de la sécurité sociale pour 2007, il en était de même pour les praticiens qui remplissaient deux conditions :
- avoir exercé des fonctions rémunérées avant le 10 juin 2004 dans un établissement de santé public ou privé participant au service public hospitalier ayant passé une convention avec une université pour participer aux missions d'enseignement et de recherche ;
- justifier de fonctions rémunérées au cours de deux années précédant la publication de la loi précitée.
Ces « fonctions rémunérées » ont été définies par un décret de 2007 9 ( * ) . Pour les professions de médecin, chirurgien-dentiste et pharmacien, il s'agit de fonctions exercées sous les statuts d' attaché associé , de praticien attaché associé , d' assistant associé , ainsi que de faisant fonction d'interne ou d' infirmier . Pour les médecins et chirurgiens-dentistes, s'y ajoutent ceux de chef de clinique associé des universités et d'assistant associé des universités. Pour la profession de sage-femme, sont concernés les statuts d'infirmier et, sous réserve d'un exercice en maternité, d'auxiliaire de puériculture et d'aide-soignante.
Le même article de ladite loi de financement prévoyait que les professionnels remplissant ces deux conditions pouvaient poursuivre leurs fonctions en qualité de praticien attaché associé ou d'assistant associé jusqu'à épuisement de leurs droits à se présenter aux épreuves et au plus tard jusqu'au 31 décembre 2011 .
Tout en mettant en place une procédure pour l'avenir, il s'agissait là d' organiser une phase transitoire de régularisation des professionnels en poste, qui devaient passer les mêmes épreuves mais n'étaient pas soumis aux quotas. Ils étaient inscrits sur la liste C du CNG.
d) Les résultats des épreuves de vérification des connaissances de la PAE depuis 2007
? Candidats au concours (liste A)
Entre 2007 et 2011, 954 candidats ont été reçus à ce concours. Le taux de présence aux épreuves rapportée au nombre des inscrits est plutôt faible, puisqu'environ un candidat sur deux ne s'y est pas présenté. Cette considération n'empêche pas que le nombre de candidats reste élevé par rapport au nombre de postes à pourvoir, si bien que le taux de réussite au concours est bas, notamment ces deux dernières années.
|
Nombre de candidats de la liste A |
|||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
|
|
Nombre de présents |
806 |
990 |
1 289 |
1 943 |
2 152 |
|
Nombre de reçus |
182 |
212 |
202 |
179 |
179 |
|
Taux de réussite |
22 % |
21 % |
16 % |
9 % |
8 % |
A la session de 2010, le nombre de places ouvertes au concours était fixé à deux cent dix et se répartissait en :
- quinze postes pour les chirurgiens-dentistes ;
- dix pour les pharmaciens ;
- vingt pour les sages-femmes ;
- cent soixante-cinq pour les médecins, dont soixante pour la médecine générale, quinze pour la psychiatrie ou encore dix pour l'anesthésie-réanimation, la médecine physique ou de réadaptation ou la pédiatrie.
? Candidats à l'examen inscrits sur la liste B
Entre 2007 et 2011, 58 candidats ont été reçus à ce titre, cette procédure étant destinée à un public en nombre limité. Le taux de réussite s'est élevé à 31 % en 2008 et 37 % en 2009.
? Candidats à l'examen inscrits sur la liste C
Entre 2007 et 2011, 4 364 candidats ont été reçus aux épreuves de vérification des connaissances. De manière très logique, les taux de présence (autour de 80 %) et de réussite sont nettement plus élevés que pour la liste A ; le pourcentage de succès a été particulièrement fort en 2008 et 2009 (72 %) mais s'est dégradé en 2010 et 2011.
|
Nombre de candidats de la liste C |
|||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
|
|
Nombre de présents |
1 107 |
1 119 |
2 236 |
1 654 |
1 371 |
|
Nombre de reçus |
643 |
812 |
1 624 |
749 |
536 |
|
Taux de réussite |
58 % |
72 % |
72 % |
45 % |
39 % |
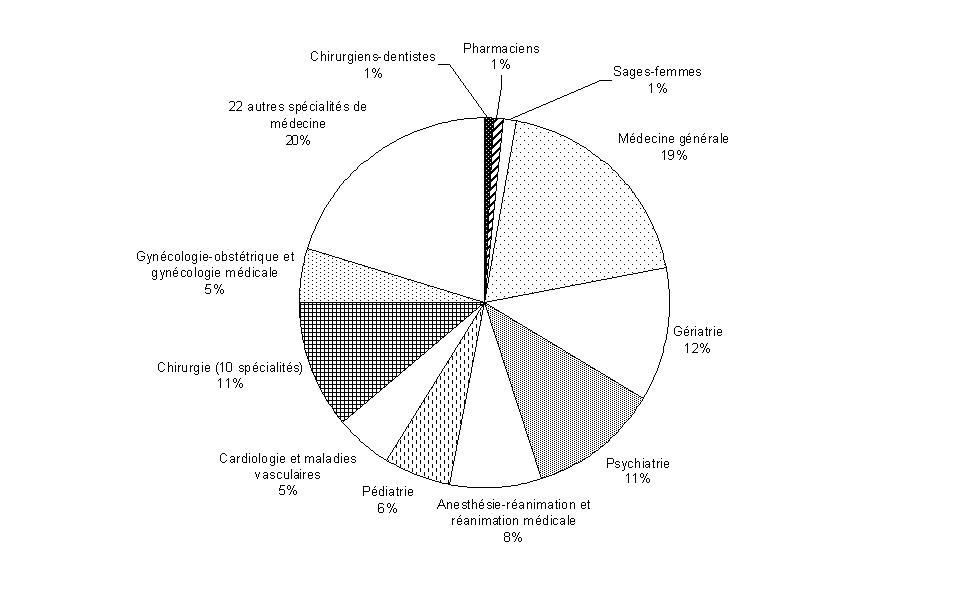
Sur les mille six cent vingt-quatre candidats retenus en 2009 sur la liste C, treize relevaient de l'odontologie, seize de la pharmacie, quinze de la profession de sage-femme et mille cinq cent quatre-vingts, répartis en quarante spécialités, de la médecine.
1 624 candidats retenus sur la liste C en 2009
? Nationalités des candidats
Sur les 1 836 candidats retenus en 2009 à partir des trois listes, la majorité était de nationalité française (516) ; venaient ensuite les ressortissants algériens (438), tunisiens (140), syriens (127), marocains (79), camerounais (67), malgache (67) et libanais (66).
Répartition par zone géographique des candidats retenus en 2009
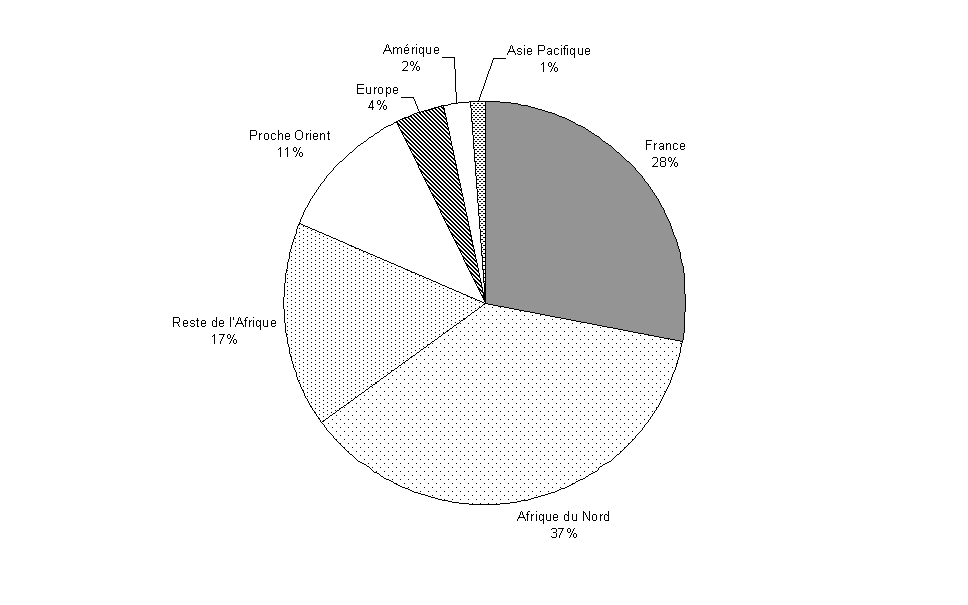
En 2011, 56 % des candidats inscrits sur la liste C avaient la nationalité française, 19 % la nationalité algérienne, 15 % étaient ressortissants du reste de l'Afrique et 6 % du Moyen-Orient, principalement Syriens.
e) Les résultats de la PAE depuis 2007
|
Cumul entre 2007 et 2011 |
Médecins |
Chirurgiens-dentistes |
Pharmaciens |
Sages-femmes |
||||
|
Liste A |
Liste C |
Liste A |
Liste C |
Liste A |
Liste C |
Liste A |
Liste C |
|
|
Nombre de candidats aux épreuves* |
5 977 |
6 874 |
596 |
178 |
240 |
236 |
360 |
142 |
|
Nombre de lauréats |
806 |
4 201 |
59 |
25 |
25 |
82 |
78 |
56 |
|
Nombre de dossiers examinés par la commission d'exercice |
263
|
16 |
11 |
13 |
74 |
148 |
||
|
510
|
1 856
|
|||||||
|
Nombre de praticiens ayant reçu une autorisation d'exercice |
207
|
16 |
11 |
13 |
69 |
68 |
||
|
418
|
1 505
|
|||||||
|
* Les candidats peuvent se présenter trois fois à la PAE. |
||||||||
B. L'APPORT DES MÉDECINS DIPLÔMÉS À L'ÉTRANGER EST DÉCISIF POUR LE FONCTIONNEMENT DU SYSTÈME DE SOINS
La problématique des professionnels de santé titulaires d'un diplôme obtenu hors de l'Union européenne concerne, dans le plus grand nombre de cas, les médecins.
1. Les médecins autorisés à exercer
a) Les médecins de nationalité étrangère restent en nombre limité et sont principalement européens
Le Conseil national de l'ordre des médecins recense 10 165 médecins non ressortissants français au 1 er janvier 2010, soit seulement 4,7 % des médecins inscrits à l'ordre. Presque les deux tiers sont ressortissants d'un Etat européen.
b) Les zones à faible densité médicale accueillent en plus grand nombre les diplômés hors de France
Par ailleurs, un quart des médecins nouvellement inscrits à l'ordre en 2010 a obtenu son diplôme hors de France . Un tiers est diplômé d'une faculté de Roumanie et un quart du Maghreb.
Ces praticiens s'installent majoritairement dans les régions à faible densité médicale : ils représentent 44 % des installations en Picardie en 2010, 41 % en Bourgogne ou 39 % en Champagne-Ardenne.
Au sein d'une même région, il y a souvent un écart très net entre le département chef lieu d'un CHU et les autres :
- en Bourgogne : 100 % des installations dans l'Yonne ont été le fait, en 2010, de médecins diplômés hors de France, 89 % dans la Nièvre et 11 % en Côte-d'Or ;
- en Picardie : 79 % dans l'Aisne et 16 % dans la Somme ;
- en Aquitaine : 69 % dans le Lot-et-Garonne et 8 % en Gironde ;
- dans le Centre : 75 % dans le Cher et 10 % en Indre-et-Loire ;
- dans le Nord-Pas-de-Calais : 62 % dans le Pas-de-Calais et 22 % dans le Nord ;
- dans les Pays-de-la-Loire : 73 % en Mayenne, 8 % en Loire-Atlantique et 16 % dans le Maine-et-Loire.
Certaines régions plus attractives présentent des écarts territoriaux moins prononcés : Provence-Alpes-Côte d'azur, Rhône-Alpes ou Bretagne.
L'ensemble de ces chiffres, détaillés dans le tableau ci-dessous, devrait cependant, pour une analyse plus circonstanciée, être replacé dans une perspective pluriannuelle.
|
Part des nouveaux inscrits à l'ordre des
médecins
|
||||
|
Alsace |
33 % |
Languedoc-Roussillon |
25 % |
|
|
Bas-Rhin |
30 % |
Aude |
60 % |
|
|
Haut-Rhin |
43 % |
Gard |
17 % |
|
|
Aquitaine |
16 % |
Hérault |
17 % |
|
|
Dordogne |
22 % |
Lozère |
71 % |
|
|
Gironde |
8 % |
Pyrénées-Orientales |
56 % |
|
|
Landes |
40 % |
Limousin |
38 % |
|
|
Lot-et-Garonne |
69 % |
Corrèze |
50 % |
|
|
Pyrénées atlantiques |
24 % |
Creuse |
89 % |
|
|
Auvergne |
23 % |
Haute-Vienne |
25 % |
|
|
Allier |
25 % |
Lorraine |
32 % |
|
|
Cantal |
63 % |
Meurthe-et-Moselle |
22 % |
|
|
Haute-Loire |
50 % |
Meuse |
75 % |
|
|
Puy-de-Dôme |
11 % |
Moselle |
49 % |
|
|
Basse-Normandie |
32 % |
Vosges |
13 % |
|
|
Calvados |
20 % |
Midi-Pyrénées |
20 % |
|
|
Manche |
47 % |
Ariège |
43 % |
|
|
Orne |
73 % |
Aveyron |
57 % |
|
|
Bourgogne |
41 % |
Gers |
43 % |
|
|
Côte-d'Or |
11 % |
Haute-Garonne |
11 % |
|
|
Nièvre |
89 % |
Hautes-Pyrénées |
27 % |
|
|
Saône-et-Loire |
50 % |
Lot |
50 % |
|
|
Yonne |
100 % |
Tarn |
31 % |
|
|
Bretagne |
18 % |
Tarn-et-Garonne |
27 % |
|
|
Côtes-d'Armor |
52 % |
Nord-Pas-de-Calais |
28 % |
|
|
Finistère |
12 % |
Nord |
22 % |
|
|
Ille-et-Vilaine |
12 % |
Pas-de-Calais |
62 % |
|
|
Morbihan |
29 % |
Pays-de-la-Loire |
21 % |
|
|
Centre |
36 % |
Loire-Atlantique |
8 % |
|
|
Cher |
75 % |
Maine-et-Loire |
16 % |
|
|
Eure-et-Loir |
74 % |
Mayenne |
73 % |
|
|
Indre |
44 % |
Sarthe |
48 % |
|
|
Indre-et-Loire |
10 % |
Vendée |
46 % |
|
|
Loir-et-Cher |
71 % |
Picardie |
44 % |
|
|
Loiret |
50 % |
Aisne |
79 % |
|
|
Champagne-Ardenne |
39 % |
Oise |
58 % |
|
|
Ardennes |
69 % |
Somme |
16 % |
|
|
Aube |
75 % |
Poitou-Charentes |
17 % |
|
|
Haute-Marne |
42 % |
Charente |
50 % |
|
|
Marne |
27 % |
Charente-Maritime |
15 % |
|
|
Corse |
25 % |
Deux-Sèvres |
35 % |
|
|
Corse-du-Sud |
30 % |
Vienne |
7 % |
|
|
Haute-Corse |
0 % |
Provence-Alpes-Côte d'Azur |
16 % |
|
|
Franche-Comté |
17 % |
Alpes-Maritimes |
19 % |
|
|
Doubs |
9 % |
Alpes-de-Haute-Provence |
50 % |
|
|
Haute-Saône |
46 % |
Bouches-du-Rhône |
11 % |
|
|
Jura |
40 % |
Hautes-Alpes |
44 % |
|
|
Territoire de Belfort |
50 % |
Var |
22 % |
|
|
Haute-Normandie |
31 % |
Vaucluse |
22 % |
|
|
Eure |
65 % |
Rhône-Alpes |
21 % |
|
|
Seine-Maritime |
25 % |
Ain |
36 % |
|
|
Ile-de-France |
28 % |
Ardèche |
42 % |
|
|
Essonne |
42 % |
Drôme |
44 % |
|
|
Hauts-de-Seine |
26 % |
Haute-Savoie |
23 % |
|
|
Seine-et-Marne |
58 % |
Isère |
16 % |
|
|
Seine-Saint-Denis |
33 % |
Loire |
27 % |
|
|
Val-de-Marne |
28 % |
Rhône |
14 % |
|
|
Val-d'Oise |
50 % |
Savoie |
35 % |
|
|
Ville de Paris |
19 % |
|||
|
Yvelines |
38 % |
Source : Conseil de l'ordre des médecins |
||
c) Les médecins à diplôme hors Union européenne sont majoritairement français et exercent principalement à l'hôpital
Selon les informations fournies à votre rapporteur, on compte 9 291 médecins à diplôme hors Union européenne autorisés à exercer en France au 31 août 2011. Ils sont âgés de 49,4 ans en moyenne, soit moins que l'ensemble des médecins exerçant en France (51,1 ans au 1 er janvier 2011).
25 % sont des femmes, contre 41 % parmi l'ensemble des médecins exerçant en France.
41 % ont été diplômés en Algérie, 11 % en Syrie et 11 % au Maroc.
Il est à noter que 73% de ces médecins ont la nationalité française .
36 % exercent en Ile-de-France, 7 % en Rhône-Alpes.
58 % exercent à l'hôpital , 20 % sont installés dans un cabinet libéral.
Les cinq spécialités d'exercice les plus représentées sont la médecine générale (26 %), la psychiatrie (9 %), la pédiatrie (7 %), l'anesthésie-réanimation (7 %) et la radiologie à visée diagnostique (6 %).
2. Les médecins diplômés hors de l'Union européenne et ne bénéficiant pas de l'autorisation d'exercice
a) Une absence de statistiques fiables
Autant les statistiques relatives aux médecins autorisés à exercer sont détaillées, autant celles sur les médecins diplômés hors de l'Union européenne, ne bénéficiant pas de l'autorisation d'exercice mais travaillant tout de même à l'hôpital, sont inexistantes : « compte tenu de l'autonomie de gestion des établissements de santé, l'administration centrale ne dispose pas des éléments exhaustifs » 10 ( * ) . On peut même considérer que le terme « exhaustifs » est superflu ; l'administration centrale ne semble disposer réellement d'aucune statistique !
Lors du dépôt de son amendement à l'Assemblée nationale sur le projet de loi de financement de la sécurité sociale pour 2012, le Gouvernement évoquait « trois mille praticiens à diplôme hors Union européenne ». Dans sa réponse au questionnaire que votre rapporteur lui a fait parvenir, il mentionne « entre quatre mille et quatre mille cinq cents praticiens ». La fédération hospitalière de France (FHF), quant à elle, avance une estimation de « cinq mille praticiens à diplôme hors Union européenne qui apportent leur concours aux établissements » .
Le Gouvernement se réfère également à une enquête du CNG réalisée en août 2011 sur un échantillon d'une centaine d'établissements, mais cette enquête traite en fait des personnes qui se sont portées candidates aux épreuves nationales de vérification des connaissances. Il n'existe donc aucune donnée globale .
Selon l'enquête du CNG, qui a du moins le grand mérite d'apporter des données étayées, le nombre de candidats aux épreuves de la PAE en 2011, additionné au nombre de ceux non retenus en 2010 et non réinscrits en 2011, s'élève au total à 8 130, dont 6 050 inscrits sur la liste A et 2 080 sur la liste C .
D'après les résultats des épreuves de 2011, on peut donc estimer le nombre de Padhue qui ont échoué au minimum à 7 415 praticiens à la fin de l'année, dont 1 544 remplissaient les conditions de la dérogation de la liste C qui se terminait au 31 décembre dernier.
b) Des statuts précaires et des professionnels souvent amenés à occuper des postes d'infirmier
Parmi les candidats inscrits en 2011 sur la liste C :
- 67 % exerçaient dans le secteur public ;
- 56 % en Ile-de-France, 7 % en Rhône-Alpes, 5 % en Provence-Alpes-Côte d'Azur ;
- 46 % exerçaient en réalité des fonctions d'infirmier.
Seuls 42 % travaillaient sur des postes médicaux de « faisant fonction d'interne » ou de praticiens attachés associés. Or, ces statuts ne donnent pas la plénitude de compétences d'un médecin puisque les praticiens n'ont pas la possibilité de prescrire ou d'établir des certificats en leur nom propre et qu'ils exercent sous la responsabilité directe d'un médecin qui doit toujours, théoriquement, être en situation d'intervenir.
II. LA PROPOSITION DE LOI N'APPORTE QU'UNE RÉPONSE PARTIELLE ET PONCTUELLE À L'ENJEU DU RECRUTEMENT DES PERSONNELS MÉDICAUX DANS LES HÔPITAUX
A. UN GRAVE DÉFAUT DE PRÉVISION DE LA PART DU GOUVERNEMENT
On l'a vu, la loi de financement de la sécurité sociale pour 2007 a prévu une période transitoire ayant pour terme le 31 décembre 2011. Le CNG a organisé chaque année des épreuves de vérification des connaissances, réussies par 4 364 candidats entre 2007 et 2011 au titre de la liste C. Or, les Padhue étaient estimés à environ 7 000 au moment de la réforme.
On savait donc dès 2010 qu'un certain nombre de professionnels resteraient hors de la procédure et devraient cesser d'exercer leurs fonctions au 31 décembre 2011.
De nombreux acteurs avaient alerté le Gouvernement sur cette situation connue de longue date : les établissements, les organisations représentatives des professionnels de santé concernés, la fédération hospitalière de France (FHF), mais aussi plusieurs agences régionales de santé.
Or, le Gouvernement n'a agi que très tardivement , en déposant à l'Assemblée nationale, le 27 octobre 2011, pendant les débats en séance publique sur le projet de loi de financement de la sécurité sociale pour 2012, un amendement tendant à adapter la procédure dérogatoire et à en décaler la date butoir. Ensuite adoptée par le Sénat, qui en a amélioré le dispositif, la mesure était incluse dans le projet de loi de financement définitivement adopté qui a été, comme il est de coutume, transmis au Conseil constitutionnel.
Dans sa décision n° 2011-642 DC du 15 décembre 2011, le Conseil a considéré que « l'article 51 [qui] prolonge le dispositif transitoire d'autorisation d'exercice pour les médecins étrangers non ressortissants communautaires [...] ne trouv[ait] pas [sa] place dans une loi de financement de la sécurité sociale [car cette disposition n'avait] pas d'effet ou un effet trop indirect sur les dépenses des régimes obligatoires de base ou des organismes concourant à leur financement ».
L'invalidation de cet article pour des raisons formelles s'impose naturellement aux pouvoirs publics. On peut cependant s'interroger sur le cheminement du raisonnement suivi, car l'article en cause tendait à modifier l'article 83 de la loi de financement pour 2007, elle-même transmise en son temps au Conseil constitutionnel qui n'avait alors rien trouvé à redire sur la présence d'un tel dispositif dans un projet de loi de financement. Pourtant, par la même décision 11 ( * ) , il jugeait que neuf articles ne relevaient pas du domaine des lois de financement de la sécurité sociale et les censurait en conséquence ; l'article 83 n'en faisait pas partie...
Les conséquences de cette invalidation ont dû être assumées dans l'extrême urgence. Xavier Bertrand, ministre du travail, de l'emploi et de la santé, et Nora Berra, secrétaire d'Etat à la santé, ont été contraints de signer et d'adresser aux hôpitaux une « instruction », succincte et édifiante, dont la portée juridique est pour le moins limitée.
|
Instruction n° DGOS/RH2/2011/478 du 21
décembre 2011
L'article 83 de la loi n° 2006-1640 du 21 décembre 2006 de financement de la sécurité sociale pour 2007 a fixé au 31 décembre 2011 la date au-delà de laquelle les médecins et les chirurgiens-dentistes à diplôme hors Union européenne ne peuvent plus exercer dans les établissements publics de santé s'ils n'ont pas satisfait aux épreuves de vérification des connaissances de la procédure d'autorisation d'exercice. Pour ne pas fragiliser la continuité du fonctionnement des établissements publics de santé, qui dépend en partie de ces praticiens, en particulier dans les établissements confrontés à d'importantes difficultés de recrutement de personnel médical, un vecteur législatif permettant de sécuriser leur situation comme celle des établissements employeurs sera proposé dans les meilleurs délais en lien avec les parlementaires. Dans cette attente, les médecins et chirurgiens-dentistes titulaires de diplômes hors Union européenne, recrutés avant le 3 août 2010 [...] et exerçant dans les statuts de praticien attaché associé, d'assistant associé ou de faisant fonction d'interne peuvent poursuivre leurs fonctions après le 31 décembre 2011 . [...] Afin de permettre le paiement de la rémunération de ces praticiens, il est demandé aux chefs des établissements publics de santé de prendre, après consultation de leur directoire et pour la période transitoire, une décision formelle de maintien de la rémunération des praticiens concernés. Cette décision sera communiquée à leur comptable public à titre de pièce justificative des dépenses hospitalières correspondantes. |
A noter que cette instruction ne concerne pas les établissements privés à but non lucratif ; la situation juridique des praticiens concernés y est donc encore plus fragile que dans les hôpitaux, officiellement « couverts » par le ministre.
B. LES DISPOSITIONS DE LA PROPOSITION DE LOI
La proposition de loi déposée par le député Jean-Pierre Door 12 ( * ) le 20 décembre 2011, comme celle déposée simultanément par le groupe socialiste de l'Assemblée nationale 13 ( * ) , reprend, à quelques modifications rédactionnelles près, l'article 51 du projet de loi de financement pour 2012 censuré. Elle ne modifie pas la procédure de droit commun existant depuis 2007 pour autoriser les Padhue à exercer en France ; elle concerne uniquement la dérogation pour les personnes qui ont déjà exercé dans un établissement de santé public ou privé à but non lucratif.
1. Prolonger la période transitoire et élargir le champ des bénéficiaires de la dérogation
Elle prévoit tout d'abord une prorogation de trois ans de la période transitoire mise en place à partir de 2007 : les médecins et chirurgiens-dentistes titulaires d'un diplôme obtenu hors de l'Union européenne, de l'Islande, du Lichtenstein ou de Norvège et recrutés avant le 3 août 2010 dans un établissement public ou privé d'intérêt collectif pourront continuer à exercer leurs fonctions jusqu'au 31 décembre 2014 . Il est rappelé explicitement que cette autorisation est une exception à l'interdiction de recruter des professionnels diplômés hors de l'Union européenne.
Telle qu'elle figurait dans le projet de loi de financement pour 2007, la rédaction concernait certains praticiens recrutés avant le 10 juin 2004 ; celle qui est ici proposée accorde donc la possibilité de déroger au concours à des professionnels recrutés entre cette date et le 2 août 2010, ce qui va faire « basculer » un nombre indéterminé de personnes de la liste A vers la nouvelle liste C.
La date du 3 août 2010 correspond à celle de l'arrêté qui a réformé les conditions d'accueil de praticiens diplômés hors de l'Union européenne et désireux de se former en France . Ils peuvent ainsi suivre une partie de la formation théorique et des stages de la formation pratique des diplômes d'études spécialisées (DES) et des diplômes d'études spécialisées complémentaires (DESC), en vue d'obtenir un diplôme de formation médicale spécialisée (DFMS) après deux à six semestres, ou un diplôme de formation médicale spécialisée approfondie (DFMSA), requérant de un à deux semestres. Pour l'année universitaire 2012-2013, 688 places sont ouvertes au total, toutes spécialités confondues.
Surtout, cette procédure est maintenant centralisée par l'université de Strasbourg et les établissements ne peuvent donc plus recruter directement des professionnels sous le statut plus ou moins justifié d'étudiant. Ceci devrait limiter fortement les contournements au cadre juridique établi .
L'Assemblée nationale a reporté le terme de la procédure au 31 décembre 2016 , ce qui semble sage au regard de la lourdeur des procédures et du nombre de praticiens qui doivent encore présenter l'épreuve de vérification des connaissances. Ce délai permettra également de prendre en compte la situation des praticiens qui exercent à temps partiel .
Enfin, le texte ne reprend pas la limitation à trois tentatives pour la présentation aux épreuves.
2. Faciliter la procédure dérogatoire d'autorisation d'exercice
Deux modifications principales sont apportées ; elles tendent à s'inspirer d'une validation des acquis de l'expérience (VAE) , alors que la procédure actuelle est très proche de celle du concours de la liste A.
Ceux qui ont exercé des fonctions rémunérées pendant au moins deux mois entre le 3 août 2010 et le 31 décembre 2011 et qui ont travaillé trois ans en équivalent temps plein pourront se présenter à une épreuve de vérification des connaissances . Organisée chaque année, cette épreuve sera différente des épreuves prévues dans le cadre général (liste A). D'après les informations recueillies par votre rapporteur, l'épreuve consistera principalement à évaluer le cursus des candidats, leur expérience professionnelle et leurs compétences, plus que leurs connaissances théoriques . Elle sera fondée notamment sur des études de cas cliniques et sur un entretien avec un jury.
Cette étape de la procédure devrait donc être rendue plus aisée, mais constituera toujours une phase nécessaire à l'autorisation d'exercice.
Les pharmaciens recrutés avant le 3 août 2010, qui ont exercé des fonctions rémunérées pendant au moins deux mois entre le 3 août 2010 et le 31 décembre 2011 et qui ont travaillé au moins trois ans, ainsi que les sages-femmes recrutées avant le 1 er janvier 2012 et qui ont travaillé au moins trois ans pourront également se présenter à cette nouvelle épreuve de vérification des connaissances. La date retenue pour les sages-femmes correspond à celle de l'entrée en vigueur de la loi car cette profession n'est pas concernée par l'arrêté du 3 août 2010 relatif aux nouveaux diplômes de formation médicale spécialisée et de formation médicale spécialisée approfondie.
Ensuite, les praticiens de ces quatre professions qui auront satisfait à l'épreuve de vérification des connaissances devront exercer durant une année probatoire au sein d'un établissement public ou d'un établissement privé d'intérêt collectif, au lieu de trois pour les médecins dans le cadre général, l'établissement dans lequel ils travaillent aujourd'hui ayant vocation à valider cette année probatoire.
Reprenant l'amendement au projet de loi de financement pour 2012 adopté par le Sénat, à l'initiative d'Alain Milon, le texte permet de prendre en compte, pour cette période minimale de stage, les fonctions exercées avant la réussite de l'épreuve.
Enfin, le ministre de la santé pourra leur accorder l'autorisation d'exercice, après avis de la commission compétente.
L'ensemble de ces dispositions entreraient en vigueur rétroactivement au 1 er janvier 2012 pour éviter tout vide juridique avec le terme de la procédure précédente fixé au 31 décembre 2011.
C. LA PROPOSITION DE LOI NE RÉSOUDRA PAS LES DIFFICULTÉS AIGUËS DE RECRUTEMENT DANS LES HÔPITAUX
Les éléments statistiques publiés par le centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière sont très nets : au 1 er janvier 2010, 22 % des emplois à temps plein dans le corps médical et 37 % de ceux à temps partiel sont vacants d'un point de vue statutaire , c'est-à-dire qu'ils ne sont pas occupés par des titulaires ou des personnes en période probatoire. Ce chiffre s'aggrave d'année en année : il est passé de 20,7 % à 22,3 % de 2009 à 2010 pour les postes à temps plein.
Le taux de vacance statutaire est très supérieur au taux national en Basse-Normandie (33 % pour les postes à temps plein, 54 % pour ceux à temps partiel), en Picardie (32 % et 45 %), en Champagne-Ardenne (29 % et 47 %) ou encore en Franche-Comté (29 % et 39 %).
Certaines spécialités dépassent 30 % de vacance statutaire pour les postes à temps plein : l'oncologie médicale (38 %), la radiologie (36 %), la chirurgie plastique reconstructrice (35 %), l'oncologie radiothérapique (33 %) ou la médecine du travail (32 %).
|
Taux de vacance statutaire par discipline
|
||
|
Postes à temps plein |
Postes à temps partiel |
|
|
Biologie |
10,5 % |
32,1 % |
|
Chirurgie |
22,5 % |
28,0 % |
|
Médecine |
22,1 % |
38,3 % |
|
Odontologie |
18,7 % |
29,9 % |
|
Pharmacie |
8,6 % |
44,6 % |
|
Psychiatrie |
26,5 % |
38,9 % |
|
Radiologie et imagerie médicale |
35,5 % |
46,6 % |
|
Ensemble |
22,3 % |
37,2 % |
Votre rapporteur a recensé six rapports remis au Gouvernement entre 2008 et 2011 sur la question des ressources humaines à l'hôpital :
- « Quels modes de rémunération pour les chirurgiens ? Situation actuelle et perspectives » (conseil national de la chirurgie, 2008) ;
- une étude relative à la rémunération à la performance des professionnels de santé (Haute Autorité de santé, 2008) ;
- une enquête relative à la rémunération des médecins et chirurgiens-dentistes (Igas, 2009) ;
- le rapport de la mission relative à la promotion de la modernisation des recrutements médicaux à l'hôpital public (2009) ;
- un rapport sur la modernisation de la politique des ressources humaines dans les établissements publics de santé (Danielle Toupillier et Michel Yahiel, 2011) ;
- le rapport d'une mission nationale coordonnée par Danielle Toupillier sur l'exercice médical à l'hôpital (2011) : « ces rapports successifs ont mis en exergue l'inadéquation de la nature et du niveau de revenus des praticiens exerçant à l'hôpital avec la réalité du travail accompli, comme avec leur degré de responsabilité et de compétence ».
Même si une réflexion d'ensemble et prospective doit être organisée sur les parcours de soins, l'hôpital est au coeur du système français de santé ; ouvert 24 heures sur 24, 365 jours par an, il assure la continuité et la permanence des soins. Il doit également s'adapter à l'évolution des besoins (vieillissement de la population, pathologies chroniques, prise en charge à domicile...) et au développement des nouvelles techniques thérapeutiques (télémédecine, ambulatoire, techniques moins invasives...).
La fragilité de l'exercice médical à l'hôpital « justifie aujourd'hui des mesures adaptées et motivantes pour réussir le double pari de demain, attirer les jeunes praticiens et fidéliser ceux qui sont déjà engagés dans le service public hospitalier » 14 ( * ) .
Comme dans le cas des Padhue, il n'est pas seulement question de rémunération mais surtout d'attractivité des métiers, de fluidité des parcours professionnels, de reconnaissance, de responsabilités exercées ou encore de conditions de travail. C'est l'ensemble de ces questions qui doivent être traitées de manière globale et cohérente.
*
* *
Réunie le 19 janvier 2012 sous la présidence d'Annie David, la commission a adopté, à l'unanimité, la proposition de loi sans modification.
EXAMEN DES ARTICLES
Article 1er (article 83 de la loi n° 2006-1640 du 21 décembre 2006) - Autorisation d'exercice pour certains professionnels de santé diplômés hors de l'Union européenne
Objet : Cet article a pour objet de prolonger, d'élargir et d'adapter le dispositif transitoire d'autorisation d'exercice pour certains médecins, chirurgiens-dentistes, pharmaciens et sages-femmes diplômés hors de l'Union européenne.
I - Le dispositif de la proposition de loi
La loi de financement de la sécurité sociale pour 2007 15 ( * ) a adapté la procédure relative à l'autorisation d'exercice de la profession de médecin, de chirurgien-dentiste et de sage-femme pour les personnes détentrices d'un diplôme extracommunautaire. Elle a notamment modifié plusieurs articles du code de la santé publique dont :
- l'article L. 4111-1 qui précise les conditions d'exercice de ces professions en France : être titulaire d'un diplôme, d'un certificat ou d'un autre titre valide ; être de nationalité française, de citoyenneté andorrane ou ressortissant d'un Etat membre de l'Union européenne ou de l'Espace économique européen, du Maroc ou de la Tunisie ; être inscrit à un tableau de l'ordre concerné. La condition de nationalité n'est pas exigée en cas de détention d'un diplôme français ;
- l'article L. 4111-2 qui permet au ministre de la santé, dans certaines conditions, d'autoriser des professionnels titulaires d'un diplôme étranger à exercer en France. Ces personnes doivent avoir satisfait à des épreuves anonymes de vérification des connaissances et justifier d'un niveau suffisant de maîtrise de la langue française. Nul ne peut être candidat plus de trois fois aux épreuves de vérification des connaissances et à l'autorisation d'exercice.
La loi de financement pour 2007 a parallèlement mis en place des régimes dérogatoires visant à traiter la situation spécifique des professionnels de santé à diplôme extracommunautaire dont la présence dans les hôpitaux français était antérieure au 10 juin 2004. Ainsi, le nombre maximum de candidats susceptibles d'être reçus aux épreuves de validation n'est pas opposable à ces praticiens ayant exercé dans un établissement de santé public ou privé participant au service public hospitalier et justifiant de certaines fonctions rémunérées au cours des deux années précédant la loi.
Par exception à l'interdiction de recruter des professionnels à diplôme obtenu hors de l'Union européenne, les professionnels remplissant certaines conditions étaient autorisés à continuer d'exercer en qualité de praticien attaché associé ou d'assistant associé jusqu'à épuisement de leurs droits à se présenter aux épreuves de validation et au plus tard jusqu'au 31 décembre 2011 .
Or, entre trois et cinq mille praticiens 16 ( * ) auraient dû cesser leur activité à cette date si la loi n'était pas modifiée, ce qui pourrait perturber gravement le fonctionnement de certains hôpitaux ou établissements privés à but non lucratif.
Le 1° du présent article supprime la dérogation précitée pour la remplacer par une nouvelle procédure d'autorisation d'exercice fixée au 2°.
Le 2° propose tout d'abord ( alinéa 4 ) d'autoriser les médecins et chirurgiens-dentistes titulaires d'un diplôme obtenu hors de l'Union européenne et de l'Espace économique européen et recrutés avant le 3 août 2010 dans un établissement public ou privé d'intérêt collectif à continuer d'exercer leurs fonctions jusqu'au 31 décembre 2014.
Ces praticiens pourront se présenter à une nouvelle épreuve de vérification des connaissances qui sera organisée chaque année jusqu'en 2014, dès lors qu'ils justifieront avoir exercé des fonctions rémunérées pendant au moins deux mois continus entre le 3 août 2010 et le 31 décembre 2011 et avoir exercé trois ans en équivalent temps plein ( alinéas 5 à 7 ).
Par souci de cohérence, cette mesure est déclinée et adaptée pour les deux autres professions de santé concernées : les pharmaciens ( alinéa 8 ) et les sages-femmes (alinéa 9 ).
Enfin, l' alinéa 10 prévoit que les professionnels ayant satisfait aux épreuves de vérification des connaissances devront ensuite effectuer une année probatoire de fonctions dans un hôpital ou dans un établissement privé à but non lucratif, les fonctions exercées précédemment pouvant être prises en compte dans certaines conditions. A l'issue de cette année probatoire, le ministre pourra délivrer l'autorisation d'exercice pleine et entière, après avis d'une commission compétente.
II - Le texte adopté par l'Assemblée nationale
L'Assemblée nationale a apporté des précisions rédactionnelles et a supprimé des dispositions pratiques mieux à leur place dans un texte réglementaire.
Elle a surtout reporté, en séance publique, le terme de la procédure dérogatoire d'autorisation d'exercice au 31 décembre 2016 : les professionnels pourront continuer d'exercer jusqu'à cette date et se présenter à une épreuve de vérification des connaissances qui sera organisée chaque année jusqu'en 2016.
III - Le texte adopté par la commission
Cette proposition de loi reprend une disposition déjà acceptée par la commission et adoptée par le Sénat, à l'unanimité, lors de l'examen du projet de loi de financement de la sécurité sociale pour 2012, mais censurée par le Conseil constitutionnel pour une raison de forme.
Elle permet d'apporter une solution temporaire à une question urgente. La commission ne peut donc que l'approuver à nouveau.
Pour autant, elle souligne la nécessité de concevoir des réponses plus structurelles aux difficultés relatives à l'attractivité de certaines fonctions à l'hôpital.
La commission a adopté cet article sans modification.
Article 2 - Date d'entrée en vigueur au 1er janvier 2012
Objet : Cet article prévoit une entrée en vigueur rétroactive de la loi au 1 er janvier 2012.
I - Le dispositif de la proposition de loi
Cet article prévoit que les dispositions de l'article 1 er entrent en vigueur à compter du 1 er janvier 2012.
II - Le texte adopté par l'Assemblée nationale
L'Assemblée nationale a adopté un amendement rédactionnel.
II - Le texte adopté par la commission
Cette date d'entrée en vigueur, rétroactive, est malheureusement nécessaire pour éviter le vide juridique résultant du terme échu de la précédente procédure dérogatoire fixé au 31 décembre 2011 par la loi de financement de la sécurité sociale pour 2007.
La commission a adopté cet article sans modification.
TRAVAUX DE LA COMMISSION
Réunie le jeudi 19 janvier 2012 , sous la présidence d'Annie David, présidente, la commission a examiné le rapport d' Yves Daudigny sur la proposition de loi relative à l' exercice des professions de médecin, chirurgien-dentiste, pharmacien et sage-femme pour les professionnels titulaires d'un diplôme obtenu dans un Etat non membre de l'Union européenne .
Yves Daudigny , rapporteur général . - Nous sommes aujourd'hui saisis, en toute urgence, d'une proposition de loi déposée le 20 décembre, adoptée hier soir à l'Assemblée nationale et inscrite à notre ordre du jour mardi prochain.
L'autorisation d'exercer en France les professions de médecin, de chirurgien-dentiste, de pharmacien et de sage-femme est soumise à trois conditions : être titulaire du diplôme français ou d'un diplôme européen équivalent ; être ressortissant français, d'un Etat membre de l'Union européenne, de l'Islande, du Lichtenstein, de la Norvège ou d'un pays avec lequel la France a un accord ; être inscrit à l'ordre correspondant.
A partir de là, les choses se compliquent. Depuis le début des années 70, les établissements de santé ont recruté, dans des conditions juridiques contestables, des professionnels diplômés hors de l'Union européenne. Ces praticiens relevaient au départ d'un statut étudiant, grâce à une inscription dans une formation de spécialisation, mais le cursus tendait à perdurer plus que de raison. Cette démarche n'était pas véritablement choisie ; elle était dictée par la pression financière, ces professionnels percevant des rémunérations moins élevées que leurs homologues diplômés en France mais surtout par les difficultés de recrutement : ne pouvant pourvoir les postes vacants avec des praticiens diplômés en France ou dans l'Union européenne, les hôpitaux ont dû jongler avec le droit pour assurer le fonctionnement des services, notamment les gardes.
Nous nous sommes donc retrouvés dans les années 90 avec une situation complexe : de nombreux professionnels - principalement des médecins - exerçaient dans nos établissements sans y être véritablement autorisés. Quatre lois, adoptées en 1972, 1995, 1999 et, dernièrement, la loi de financement de la sécurité sociale pour 2007, ont tenté de fixer un cadre juridique adapté et de trouver une solution pérenne pour les personnes en poste.
Aujourd'hui, les professionnels titulaires d'un diplôme obtenu hors de l'Union européenne, quelle que soit leur nationalité, peuvent être autorisés à exercer par le ministre de la santé, au terme d'une procédure spécifique en trois étapes. Ils doivent d'abord satisfaire à des épreuves théoriques, pratiques et justifier d'une maîtrise suffisante du français. Les candidats ne peuvent pas se soumettre à ces épreuves plus de trois fois. Il leur faut ensuite justifier d'une période d'exercice, par exemple de trois ans pour les médecins. On m'a d'ailleurs signalé que trouver un stage n'était pas facile pour certaines professions ou spécialités, notamment pour les chirurgiens dentistes, mais cela relève plutôt du pouvoir réglementaire. Enfin, les intéressés déposent un dossier devant une commission comprenant notamment des délégués des conseils nationaux des ordres et des organisations nationales des professions intéressées.
Le nombre de places offertes chaque année aux épreuves de vérification des connaissances est fixé par le ministre de la santé ; il s'agit donc d'un concours. Ce nombre est très faible, de l'ordre de deux cents par an, toutes professions et spécialités confondues.
Parallèlement, deux dérogations exemptent de quota les réfugiés et apatrides, d'une part, les professionnels en poste avant le 10 juin 2004, d'autre part. Pour eux, le concours devient un examen, mais l'ensemble de la procédure reste la même, les épreuves de vérification des connaissances sont identiques et chacune est soumise à une note éliminatoire.
Il s'agissait donc de régulariser la situation des praticiens en poste au moment de la réforme, tout en maintenant la vérification des connaissances. En outre, la loi de financement de la sécurité sociale pour 2007 a autorisé les intéressés à poursuivre leur activité jusqu'au 31 décembre 2011 au plus tard. Or, de nombreuses personnes n'avaient pas épuisé leurs droits à passer les épreuves à cette date et n'ont pas régularisé leur situation, alors qu'elles constituent, selon l'expression de la fédération hospitalière de France (FHF), la « cheville ouvrière » de nombreux établissements, notamment pour assurer la continuité et la permanence des soins, et dans des secteurs en déficit médical. Les personnes que nous avons auditionnées pratiquent d'ailleurs toutes dans des zones à recrutement difficile.
Il est légitime de reconnaître pleinement le travail que ces professionnels accomplissent dans des conditions statutaires et financières précaires.
Face à cette situation connue, le Gouvernement a précipitamment présenté aux députés un amendement au projet de loi de financement de la sécurité sociale pour 2012. Celui-ci a été adopté à l'Assemblée nationale puis au Sénat, mais le Conseil constitutionnel a considéré que cette mesure manquait d'un effet suffisamment direct sur les dépenses des régimes obligatoires de base ou des organismes concourant à leur financement pour figurer dans une loi de financement de la sécurité sociale. Pour mémoire, l'article censuré modifiait l'article 83 de la loi de financement de la sécurité sociale pour 2007 ; à l'époque, le Conseil constitutionnel, saisi de ce texte, n'avait rien trouvé à redire, alors qu'il avait censuré neuf articles considérés comme des cavaliers sociaux. La jurisprudence évolue...
Avec la proposition de loi, les médecins et chirurgiens-dentistes titulaires d'un diplôme obtenu hors de l'Union européenne, de l'Islande, du Lichtenstein ou de la Norvège et recrutés avant le 3 août 2010 dans un hôpital ou dans un établissement privé d'intérêt collectif (Espic) pourraient continuer d'exercer leurs fonctions jusqu'au 31 décembre 2014. Ceux ayant exercé certaines fonctions rémunérées pendant au moins deux mois entre le 3 août 2010 et le 31 décembre 2011 et qui ont travaillé au moins trois ans pourront passer une épreuve de vérification des connaissances. Cette épreuve sera différente de celles instituées dans le cadre général : consistant à évaluer le cursus des candidats, leur expérience professionnelle et leurs compétences, plus que leurs connaissances théoriques, elle sera fondée notamment sur des études de cas cliniques et sur un entretien avec un jury. La mesure est adaptée aux spécificités des pharmaciens et sages-femmes.
Les praticiens des quatre professions ayant satisfait à l'épreuve de vérification des connaissances devront exercer durant une année probatoire dans un hôpital ou un Espic, l'établissement où ils exercent aujourd'hui ayant vocation à valider cette année probatoire. Enfin, le ministre de la santé pourra leur accorder l'autorisation d'exercice, après avis de la commission compétente.
Outre quelques précisions rédactionnelles, l'Assemblée nationale a surtout reporté le terme du dispositif transitoire à 2016. Avec mon homologue député, Jean-Pierre Door, nous avons souhaité assainir complètement la situation et régulariser tous ceux qui veulent et peuvent l'être, sous réserve de réussite à l'épreuve de vérification des connaissances. Or, les professionnels recrutés en 2009 ou 2010 ne pourront se présenter aux épreuves qu'à partir de 2012 ou 2013, puisqu'ils devront avoir exercé durant trois ans. Conserver l'échéance initiale de 2014 ne leur permettrait qu'une ou deux tentatives au maximum et pourrait écarter des professionnels travaillant à temps partiel. En outre, la procédure prend beaucoup de temps. Retenir la date de 2016 nous a donc semblé plus sage.
Sur la forme, je regrette vivement que nous devions traiter ce sujet dans une telle précipitation, alors que de nombreuses alertes avaient été émises depuis plus d'un an par les établissements, les professionnels, la FHF et les agences régionales de santé, qui avaient anticipé l'impasse dans laquelle l'inertie du gouvernement mettait notre système de santé. Impasse, mais aussi risque réel et grave de ne plus pouvoir accueillir les malades dans certains services hospitaliers dont le fonctionnement repose sur ces professionnels.
Cette faute, au minimum cette désinvolture, ne doit cependant pas masquer la gravité du problème. Il faut adopter ce texte le plus rapidement possible pour sécuriser les établissements, les professionnels et les patients. Depuis le 31 décembre, ce régime ne tient que sur le fondement d'une instruction succincte du ministre de la santé, à la portée juridique contestable, même si elle devrait au moins permettre aux établissements de payer ces professionnels à la fin du mois de janvier ! Que se passerait-il si la responsabilité médicale de l'un d'eux était mise en cause ? Théoriquement, chacun exerce sous la responsabilité d'un médecin qui dispose de l'autorisation d'exercice pleine et entière.
Catherine Génisson . - En théorie !
Yves Daudigny , rapporteur général . - La pratique est souvent éloignée de la théorie, en effet.
Tout aussi accablant est le fait que nul ne connaisse le nombre de praticiens diplômés hors de l'Union européenne travaillant à l'hôpital sans autorisation d'exercice pleine et entière : les estimations oscillent entre trois mille et sept mille praticiens. Une telle approximation est inacceptable. On invoque « l'autonomie des établissements de santé », mais quand on sait le volume des informations que les collectivités territoriales doivent fournir à l'Etat, on peut légitimement s'interroger sur les défaillances de pilotage des hôpitaux au niveau national !
Je vous propose cependant d'adopter ce texte conforme, car l'urgence ne nous laisse pas le choix. Cependant, cette proposition de loi ne résout en rien les difficultés structurelles de gestion des ressources humaines à l'hôpital. Selon des chiffres qui nous ont été communiqués hier, 22 % des emplois à temps plein dans le corps médical et 37 % de ceux à temps partiel sont vacants du point de vue statutaire, c'est-à-dire qu'ils ne sont occupés ni par des titulaires, ni par des personnes en période probatoire. Très inquiétante dans certaines régions, la situation s'aggrave d'année en année.
Malgré pas moins de six rapports, études ou enquêtes réalisées sur cette question entre 2008 et 2011, le Gouvernement n'a malheureusement pas pris la mesure des problèmes qui touchent l'hôpital et tout notre système de santé : les difficultés de recrutement dans les établissements de santé de certaines zones sont aussi celles qui expliquent la constitution de déserts médicaux.
Annie David , présidente . - Cette question est ancienne et il semble bien difficile de trouver une solution pérenne.
Catherine Génisson . - Je remercie le rapporteur pour la clarté de son travail. Nous y sommes habitués, mais cette fois le contexte est particulier. Le sujet est urgent quoique connu depuis longtemps : un imbroglio juridique empêche les intéressés d'exercer sereinement leur métier. La Nation doit pourtant respecter ces personnes, qui font fonctionner nos hôpitaux généraux, dont la majorité fermerait dès demain matin si nous ne votions pas ce texte. Je salue ces praticiens, qui effectuent un travail de qualité.
Tout cela devrait conduire le ministre de l'intérieur à revoir la situation des étudiants étrangers, même s'il a quelque peu infléchi son discours. Un problème de fond demeure toutefois : pour partie, ces étudiants pourraient contribuer au développement de leur pays.
En même temps, nous nous rendons compte que les carrières hospitalières publiques sont de moins en moins attractives, ce qui est un enjeu essentiel pour l'avenir. Il est extraordinaire que l'on ignore les effectifs concernés par la proposition de loi !
Que les intéressés travaillent sous la responsabilité d'un médecin hospitalier titulaire est une fiction juridique, car la réalité est qu'ils accomplissent intégralement leur mission. Le pays a des devoirs de reconnaissance envers ces personnes qu'il paie aujourd'hui « en ronds de carottes » sous prétexte qu'elles oeuvreraient sous la responsabilité d'autres médecins.
Dominique Watrin . - Il y aurait beaucoup à dire sur les difficultés structurelles de recrutement rencontrées par les hôpitaux, car une spirale récessive conduit à fermer les services, mais le débat se limite aujourd'hui à une situation d'urgence. Nombre de médecins diplômés hors de l'Union européenne ont été contraints de cesser leur activité et attendent une solution à leur domicile, tandis que l'hôpital attend qu'on assure la continuité du service public.
La proposition de loi ne suscite guère d'objections, puisqu'elle reprend un amendement déjà voté, mais censuré comme cavalier législatif. Nous nous sommes interrogés sur la date butoir du 3 août 2010 retenue pour la mise en place du nouveau dispositif - nous avons compris qu'il s'agissait de combler un vide juridique entre le 10 juin 2004 et le 3 août 2010. De même, nous nous étions interrogés sur la situation des médecins exerçant sur des postes d'infirmiers mais cela relève du niveau réglementaire et les syndicats nous ont rassurés sur ce point. Il est bon que la loi ne comporte pas une liste limitative, mais nous devrons saisir l'occasion du débat en séance publique pour obtenir du ministre que nul ne reste sur la touche. Le décret d'application sera déterminant. Il y a aussi le cas des médecins diplômés hors de l'Union européenne qui exercent dans l'enseignement ou dans l'industrie pharmaceutique.
L'amendement adopté par l'Assemblée nationale a répondu à nos questions sur l'opportunité de reporter la date limite à 2016.
La proposition de loi appelle de notre part un avis positif.
Chantal Jouanno . - A mon tour, je remercie le rapporteur pour la clarté de ses propos et pour sa conclusion.
Tout d'abord, la question est sur la table depuis plusieurs années, puisque quatre lois successives l'ont abordée. Pourquoi le problème perdure-t-il ? Est-il alimenté par de nouveaux recrutements ?
Ensuite, faut-il établir un lien entre cette proposition de loi et le texte sur la résorption de la précarité dans la fonction publique ?
Catherine Deroche . - Pourquoi de nombreuses personnes concernées par la régularisation sont-elles encore en situation précaire ? Par ailleurs, un point m'intrigue : on nous dit que seulement 10 % des nouveaux médecins formés par nos universités choisissent l'exercice libéral : où vont les autres, puisqu'ils manquent dans nos hôpitaux ?
Jacky Le Menn . - L'affaire est ancienne puisque les hôpitaux ont toujours recruté de la main-d'oeuvre non statutaire, médicale ou non. Pendant un certain temps, le conservatisme du corps médical a empêché la création d'un statut adapté.
Les médecins diplômés hors de l'Union européenne sont toujours suspectés de ne pas être compétents, alors qu'ils ont souvent été formés en France. On a recruté des « faisant fonction d'internes », qui occupaient ensuite des places de médecins hospitaliers. La première question de fond est donc : pourquoi n'y a-t-il pas plus de médecins dans les hôpitaux publics ? La deuxième question de fond concerne les 22 % de médecins à temps plein et les 37 % de médecins à temps partiel qui manquent car on ne peut laisser de trous dans l'encadrement des services, ne serait-ce que pour assurer la continuité du service public.
La couverture juridique par des médecins statutaires est illusoire car elle n'existe que sur le papier. En cas d'accident imputable à un médecin en situation juridique précaire, la situation deviendrait très compliquée pour l'établissement ; or c'est ce que l'avocat de la partie civile vérifie en premier - j'ai eu l'occasion de le constater.
Pour toutes ces raisons, un véritable statut est nécessaire. L'échéance aurait pu être postérieure à 2016, car je pense que plus de sept mille médecins sont concernés. Dans nombre de déserts médicaux, des services entiers fonctionnent exclusivement avec des praticiens diplômés hors de l'Union européenne.
J'ai entendu parler de cette affaire pendant toute ma carrière hospitalière, et aussi depuis que je l'ai quittée. Pour fonctionner, certains établissements ont prospecté en Tunisie, au Maroc, mais aussi à Moscou, au sein de l'Université russe de l'Amitié des peuples Patrice Lumumba, ce qui posait, à l'occasion, des problèmes de langue.
Cette proposition de loi ne résoudra pas les questions de fond, car leurs budgets contraints conduisent les hôpitaux à rechercher la main-d'oeuvre bon marché, même médicale, ce qui pose le problème de la prolétarisation.
Il faut donc voter ce texte, qui apporte une réponse immédiate, bien qu'elle soit parcellaire, temporaire et fragile.
Isabelle Debré . - Je remercie le rapporteur pour son travail. Avez-vous évoqué le numerus clausus avec M. Door ou le ministre ? Y a-t-il un lien avec notre débat ?
René Teulade . - On ne découvre rien, les difficultés remontent à des années. Je regretterai toujours d'avoir fait voter une loi, avec l'accord de tous les professionnels de santé, qui n'a jamais vu le jour faute de textes d'application.
Nous n'avons pas le choix, si nous ne voulons pas compliquer encore la gestion de nos établissements. Il faut franchir cette étape puis peaufiner la règlementation.
Ronan Kerdraon . - Je souscris aux propos tenus, notamment au report supplémentaire suggéré par Jacky Le Menn. Pourquoi la situation n'a-t-elle pas été prise en compte ces dernières années ? Répondant le 21 mars dernier à notre collègue Claudine Lepage, la ministre a rappelé la réglementation applicable aux intéressés, avant d'inviter « ces médecins à s'inscrire aux épreuves grâce auxquelles ils pourront envisager d'exercer dans leur spécialité. Les inscriptions s'effectuent auprès des agences régionales de santé. Ces informations sont consultables sur le site internet du ministère chargé de la santé ». Même en mars dernier, le Gouvernement n'avait pas pris la mesure de la situation ! C'est regrettable, mais cela explique l'urgence de ce matin.
Yves Daudigny , rapporteur général. - Le sujet est grave, puisqu'il s'agit de santé. Limitée aux médecins diplômés hors de l'Union européenne, cette proposition de loi n'a pas vocation à régler la situation des praticiens hospitaliers. La loi de 2007 devait résoudre le cas des personnes ayant exercé avant juin 2004, mais environ cinq cents d'entre elles n'ont pas encore régularisé leur situation. Nous proposons d'intégrer celles qui ont été recrutées jusqu'au 2 août 2010 car, à partir de cette date, les diplômés hors de l'Union européenne ne peuvent plus être recrutés directement par les établissements : s'ils souhaitent suivre une formation universitaire de spécialisation, ils doivent nécessairement s'inscrire à l'université de Strasbourg, qui centralise la procédure.
Par ailleurs, il faut bien rappeler que ce qui est en cause, ce n'est pas la nationalité du médecin, mais le lieu où il a obtenu son diplôme. Des Français peuvent donc être concernés.
Les personnes que nous avons auditionnées ont insisté sur le besoin de reconnaissance et de dignité. Lorsque des médecins hospitaliers comparent leurs bulletins de paie, ils sont gênés par des écarts excessifs, notamment au regard des responsabilités que les Padhue exercent en pratique. Ceux dont nous parlons ont légitimement besoin d'une reconnaissance dans la plénitude de leurs fonctions médicales.
Quant au nombre, nous avons reçu hier la directrice générale du Centre national de gestion, qui gère tous les postes de praticiens hospitaliers, à temps plein ou à temps partiel, mais pas les contractuels. Il semble qu'environ quatre mille personnes soient concernées par cette proposition de loi. Mme Jouanno a posé une question pertinente : d'où vient la perpétuation du problème ? Les établissements recrutaient directement sur l'ensemble du territoire, le simple statut d'étudiant permettant dans les faits d'exercer. C'est pourquoi on maîtrise mal le nombre des personnes concernées au niveau national. Les nouveaux recrutements passant tous par Strasbourg depuis le 3 août 2010, les effectifs à venir seront connus et maîtrisés.
Madame Deroche, les personnes dont la situation n'a pas encore été régularisée ont vraisemblablement été rebutées par le parcours du combattant à franchir. Certaines ont pu miser sur l'élaboration d'une procédure plus simple, une régularisation générale. L'épreuve théorique paraît rédhibitoire à nombre d'intéressés, mais beaucoup de candidats sont venus. Certains ont subi un échec.
Catherine Deroche . - Ces difficultés vont perdurer.
Annie David , présidente . - Non, puisque l'épreuve théorique disparaît.
Catherine Deroche . - Cela suffira-t-il ?
Catherine Génisson . - Pensez à leur charge de travail : il est difficile de réviser après une garde de nuit.
Yves Daudigny , rapporteur général . - Dorénavant, l'épreuve s'inspire plus d'un processus de validation des acquis de l'expérience. En outre, nous sommes sur la base du volontariat.
Isabelle Debré . - Quelle est la date butoir ?
Yves Daudigny , rapporteur général . - Le 31 décembre 2016.
Isabelle Debré . - Que se passera-t-il pour ceux qui n'auraient pas été régularisés ?
René Teulade et Jacky Le Menn . - Ils cesseront leurs fonctions au 1 er janvier 2017.
Catherine Deroche . - Ils ont cinq années pour préparer cette échéance.
Isabelle Debré . - La procédure peut avoir été entamée à cette date, sans être parvenue à son terme. Que se passerait-il alors ?
Yves Daudigny , rapporteur général . - Ces médecins ne pourront plus exercer ; mais s'ils ont passé les épreuves, qui seront organisées chaque année jusqu'en 2016, la procédure continuera.
Catherine Génisson . - Nous serons sans doute saisis de nouveau d'un texte en 2016, dans l'urgence ! Il convient pourtant de trouver une solution définitive, dans le respect de la dignité de professionnels qui exercent depuis des années à la satisfaction générale. En séance, il faudra demander des précisions au ministre.
Annie David , présidente . - La question montre bien que le texte ne résout pas la vraie difficulté : comment faire pour que les médecins hospitaliers soient en nombre suffisant ?
Catherine Deroche . - Une forme d'accompagnement par les chefs de service serait souhaitable. Comparaison n'est pas raison, toutefois nous avons tous eu dans nos collectivités des collaborateurs que nous avons dû inciter plusieurs fois à passer les concours.
Yves Daudigny , rapporteur général . - Je suis tenté de penser, comme Catherine Génisson, qu'il y aura un nouveau texte en 2016. Par ailleurs, la régularisation doit s'effectuer sur la base du volontariat et en vérifiant correctement les aptitudes professionnelles. Le Gouvernement et le Centre national de gestion diffuseront une information incitative.
Ces médecins exercent pleinement, assument d'importantes responsabilités et jouissent de la confiance de leurs chefs de service. La pratique est assez éloignée de la description théorique, d'où les enjeux juridiques en termes de responsabilité.
Certaines spécialités, comme l'imagerie ou la psychiatrie, sont particulièrement concernées car les difficultés de recrutement y sont plus aigües. Des médecins d'origine syrienne assurent par exemple tout le service d'imagerie de Laon, qui vient en appui à l'hôpital de Saint-Quentin. Le chef de service fait venir dans l'Aisne d'autres médecins syriens.
Jacky Le Menn . - Il y a d'excellentes universités en Syrie.
Catherine Génisson . - Cela souligne le manque d'attractivité de l'hôpital public pour des spécialités bien plus rémunératrices dans le privé. Le numerus clausus n'a pas arrangé les choses. Une remarque similaire vaut pour les urgences, où les charges sont très lourdes. Il faut traiter du statut des personnes et du manque d'attractivité.
Yves Daudigny , rapporteur général . - Nous avons posé la question du numerus clausus au cabinet du ministre : le lien est incontestable. Il est paradoxal de bloquer l'accès au diplôme français et d'accepter des médecins à diplôme étranger. Il y a sept mille places dans le cursus français et deux cents pour le concours à destination des Padhue, ce qui reste marginal.
Isabelle Debré . - Le numerus clausus est actuellement assoupli.
Catherine Deroche . - La Cour des comptes estime qu'il faudra le resserrer dans quelques années...
Annie David , présidente . - Nous félicitons d'autant plus notre rapporteur qu'il a dû travailler très rapidement sur ce problème, que nous avions certes déjà vu lors du projet de loi de financement mais dont le dossier a été très approfondi.
La proposition de loi est adoptée à l'unanimité.
* 1 Décision n° 2011-642 DC du 15 décembre 2011.
* 2 L'Espace économique européen regroupe les pays de l'Union européenne, l'Islande, le Liechtenstein et la Norvège.
* 3 Loi n° 2006-1640 du 21 décembre 2006.
* 4 Les expressions extracommunautaires ou hors de l'Union européenne sont utilisées par souci de simplification ; les diplômes obtenus dans un pays de l'Espace économique européen sont assimilés à des titres communautaires.
* 5 Praticiens à diplôme hors Union européenne.
* 6 Rapport public thématique - « Les personnels des établissements publics de santé » - Mai 2006 - Pages 96-97.
* 7 AFS : attestation de formation spécialisée sur deux ans. Elle s'adresse à des étudiants étrangers en cours de spécialité commencée dans leur pays d'origine, poursuivie pendant deux ans en France et terminée dans leur pays.
Afsa : attestation de formation spécialisée d'un an. Elle s'adresse à des étudiants déjà spécialistes dans leur pays ; c'est un enseignement complémentaire de perfectionnement dans leur spécialité.
* 8 Loi n° 99-641 du 27 juillet 1999.
* 9 Décret n° 2007-123 du 29 janvier 2007 relatif aux procédures d'autorisation d'exercice des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien.
* 10 Réponse du Gouvernement au questionnaire envoyé par votre rapporteur.
* 11 Décision n° 2006-544 DC du 14 décembre 2006.
* 12 Proposition de loi n° 4105, Assemblée nationale (XIII e législature).
* 13 Proposition de loi n° 4136, Assemblée nationale (XIII e législature).
* 14 « Exercice médical à l'hôpital : un système de santé recomposé, un hôpital public en mouvement, des citoyens mieux soignés, des praticiens plus reconnus », mission nationale coordonnée par Danielle Toupillier, directrice générale du Centre national de gestion, septembre 2011.
* 15 Article 83 de la loi n° 2006-1640 du 21 décembre 2006.
* 16 Les statistiques sont peu fiables (voir supra).







