Rapport n° 405 (2021-2022) de Mme Annick JACQUEMET , fait au nom de la commission des affaires sociales, déposé le 26 janvier 2022
Disponible au format PDF (703 Koctets)
-
L'ESSENTIEL
-
I. LE TDAH : UN TROUBLE FRÉQUENT ET
HANDICAPANT, MAIS ENCORE TROP PEU CONNU ET INSUFFISAMMENT PRIS EN CHARGE
-
II. UNE PRISE EN CHARGE DE TOUS LES TROUBLES DU
NEURO-DÉVELOPPEMENT QUI NÉCESSITE UNE PLUS LARGE CONCERTATION
PRÉALABLE
-
I. LE TDAH : UN TROUBLE FRÉQUENT ET
HANDICAPANT, MAIS ENCORE TROP PEU CONNU ET INSUFFISAMMENT PRIS EN CHARGE
-
EXAMEN DES ARTICLES
-
TITRE 1ER
AMÉLIORER LA FORMATION DES ACTEURS
-
TITRE II
ETABLIR UN DIAGNOSTIC PRÉCOCE
-
TITRE III
AMÉLIORER LA PRISE EN CHARGE
-
EXAMEN EN COMMISSION
-
RÈGLES RELATIVES À L'APPLICATION DE
L'ARTICLE 45
DE LA CONSTITUTION ET DE L'ARTICLE 44 BIS, ALINÉA 3,
DU RÈGLEMENT DU SÉNAT (« CAVALIERS »)
-
LISTE DES PERSONNES ENTENDUES
-
LA LOI EN CONSTRUCTION
N° 405
SÉNAT
SESSION ORDINAIRE DE 2021-2022
Enregistré à la Présidence du Sénat le 26 janvier 2022
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur la proposition de loi visant à améliorer la prise en charge des personnes atteintes du trouble du déficit de l' attention avec ou sans hyperactivité ,
Par Mme Annick JACQUEMET,
Sénatrice
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; Mme Élisabeth Doineau , rapporteure générale ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Brigitte Devésa, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, M. Olivier Léonhardt, Mmes Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, MM. Dominique Théophile, Jean-Marie Vanlerenberghe, Mme Mélanie Vogel .
Voir les numéros :
|
Sénat : |
99 et 406 (2021-2022) |
L'ESSENTIEL
Réunie le mercredi 26 janvier 2022 sous la présidence de Catherine Deroche, la commission des affaires sociales n'a pas adopté la proposition de loi, estimant en dépit des propositions de clarification de la rapporteure Annick Jacquemet issues de ses nombreuses auditions que, faute d'une concertation suffisamment large en amont du dépôt du texte de toutes les associations représentant les personnes concernées, sa discussion semblait prématurée.
I. LE TDAH : UN TROUBLE FRÉQUENT ET HANDICAPANT, MAIS ENCORE TROP PEU CONNU ET INSUFFISAMMENT PRIS EN CHARGE
A. UN TROUBLE DU NEURODÉVELOPPEMENT FRÉQUENT ET HANDICAPANT
1. Une souffrance quotidienne et durable
Selon la Haute autorité de santé, le trouble déficit de l'attention avec ou sans hyperactivité (TDAH) associe au moins trois symptômes dont l'intensité et les manifestations varient selon les personnes : déficit de l'attention, hyperactivité motrice et impulsivité . Lorsqu'ils deviennent un handicap pour l'enfant dans son apprentissage scolaire, ses relations sociales ou sa vie quotidienne et qu'ils provoquent une souffrance durable, la qualification de TDAH peut être envisagée et appeler une prise en charge. Il s'agit, à l'instar du trouble du spectre autistique, des troubles du développement intellectuel ou des troubles « dys » - dyslexie, dyspraxie, dysphasie, dyscalculie, dysorthographie -, d'un trouble du neuro-développement .
Le TDAH concerne jusqu'à 5 % des enfants, et sans doute 2,5 % de la population adulte, soit 2 millions de personnes en France
Le repérage du trouble est complexe car il n'en existe pas de signes neurologique, physiques ou pathognomoniques, et car ses signes évocateurs sont semblables à ceux d'autres troubles, tels ceux des troubles anxieux, de la précocité intellectuelle ou du spectre autistique. Le TDAH est, au demeurant, souvent associé à d'autres troubles du neuro-développement.
D'après la Haute autorité de santé (HAS), un pré-diagnostic peut être établi par un médecin généraliste ou un pédiatre en premier recours, interlocuteur de confiance pour la famille, mais seul un médecin spécialiste du TDAH peut confirmer le diagnostic et proposer une prise en charge. Celle-ci privilégie en première instance des mesures psychologiques, éducatives et sociales, mais un traitement médicamenteux à base de méthylphénidate peut être envisagé, dont la délivrance en ville par les pédiatres, les neurologues et les psychiatres a été autorisée en septembre 2021.
2. Un enjeu de santé publique
Les psychiatres, addictologues et neuroscientifiques auditionnés par la rapporteure ont attiré son attention sur le fait que le TDAH était aussi un problème de santé publique : les adultes qui en sont atteints feraient davantage l'objet de suspensions de permis de conduire, d'accidents et d'arrestations que le reste de la population. Leur risque d'addiction serait deux à trois fois plus important, et les médecins diagnostiquent aussi plus fréquemment dans cette population des troubles anxieux, dépressifs, bipolaires, du sommeil et de la personnalité. Selon certaines études internationales, la prévalence du TDAH dans la population carcérale s'élèverait à 26 %.
B. UN TROUBLE TROP PEU CONNU ET INSUFFISAMMENT PRIS EN CHARGE
1. Des familles laissées pour la plupart dans l' « errance diagnostique »
Bien qu'il trouve sa place dans le manuel diagnostique et statistique des troubles mentaux de la société américaine de psychiatrie, dit le « DSM 5 », et dans la classification internationale des maladies de l'OMS, le TDAH reste mal connu et sous-diagnostiqué, la France accusant en la matière un retard important sur un certain nombre de pays développés.
Les professionnels de santé sont insuffisamment formés aux dernières conceptions scientifiques de ces affections. Aux dires des associations de patients, l'image renvoyée par les enfants TDAH est simplement celle d' « enfants mal élevés », alors qu'il s'agit d'un trouble hautement héréditaire. La culpabilisation des parents, qui rappelle d'ailleurs jusqu'à un certain point la perception de l'autisme à une époque pas si éloignée, entraîne en outre d'importants conflits et violences intrafamiliales , ainsi que des séparations et des divorces.
Les médecins spécialistes de ces troubles sont peu nombreux et mal répartis sur le territoire, en sorte que les délais d'attente peuvent atteindre dix-huit mois pour obtenir un premier rendez-vous, et deux ans pour un diagnostic. Il en résulte que l'accompagnement par les spécialistes disponibles est extrêmement coûteux , en temps et en kilomètres, parfois jusqu'à l'étranger, mais surtout en frais de consultation non remboursés lorsqu'il s'agit de professions non conventionnées avec la sécurité sociale. L'inégalité d'accès aux soins en fonction des revenus frappe ainsi particulièrement les familles souhaitant faire prendre en charge un TDAH.
2. Une stratégie nationale pour l'autisme et les troubles du neuro-développement encore en phase de déploiement
La stratégie nationale pour l'autisme et les troubles du neuro-développement, lancée en 2018 dans la continuité des précédents plans, contient des actions dans trois domaines essentiels :
- L'information des professionnels : de nombreux modules de formation et supports de sensibilisation ont été déployés, telle la plateforme Cap école inclusive, des webinaires pour les équipes d'évaluation des MDPH, ou le programme Start pour les professionnels des établissements médico-sociaux de prise en charge des enfants.
- La coordination des soins par l'organisation d'un parcours de prise en charge , voté dans la loi de financement de la sécurité sociale pour 2019, qui repose sur des plateformes de coordination et d'orientation (PCO) des enfants, respectivement, de 0 à 6 ans et de 7 à 12 ans, qui sont en cours de déploiement.
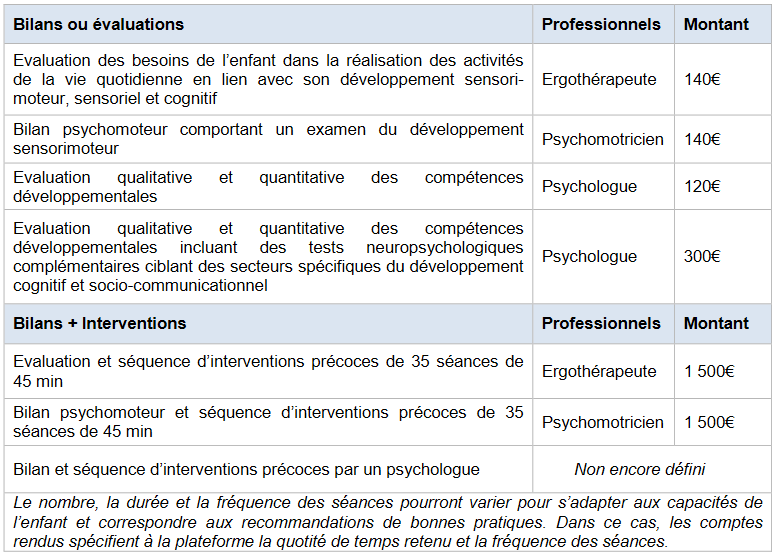
- La diminution du reste à charge des familles par la création d'un forfait « intervention précoce » permettant le remboursement des consultations de psychomotriciens, ergothérapeutes et psychologues le temps du parcours, soit un an renouvelable une fois. Un codage spécifique permet en outre de rembourser à hauteur de 60 euros une consultation longue et complexe de dépistage.
Ces actions sont bien sûr déterminantes mais il est douteux qu'elles produisent tous leurs effets très rapidement.
D'abord, l'ampleur des besoins de formation des professionnels de l'éducation et de la petite enfance est tel que, comme l'ont évoqué certains interlocuteurs de la rapporteure, « tomber sur un enseignant formé au repérage de ces troubles relève du hasard », en dépit des efforts déployés par la direction générale de l'enseignement scolaire en lien avec la délégation interministérielle à la stratégie autisme et TND.
Ensuite, le TDAH semble n'avoir été pris en compte que tardivement dans les différentes actions de la stratégie. Le déploiement des plateformes de 7 à 12 ans est loin d'être achevé, puisque la circulaire qui les concerne n'a été publiée que le 23 septembre 2021. Certaines associations doutent en outre que le guide de repérage pour les 7-12 ans, dont le renseignement par les enseignants, les familles et le médecin au premier trimestre 2022 pour permettre une orientation vers une plateforme, leur soit parfaitement adapté.
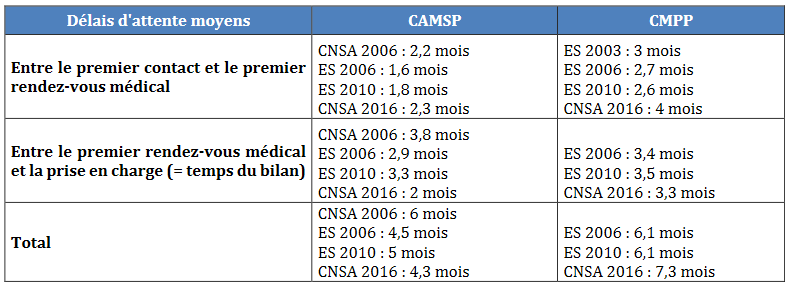
Enfin, mêmes les meilleurs dispositifs d'orientation et de coordination ne peuvent donner que ce qu'ils ont, à savoir un accès à des structures dans lesquels les délais d'attente sont parfois longs : 4 mois en moyenne dans les centres d'action médico-sociale précoce (CAMSP), 7 mois en moyenne dans les centres médico-psycho-pédagogiques (CMPP), mais les écarts à la moyenne peuvent conduire les familles à attendre plus d'une année.
II. UNE PRISE EN CHARGE DE TOUS LES TROUBLES DU NEURO-DÉVELOPPEMENT QUI NÉCESSITE UNE PLUS LARGE CONCERTATION PRÉALABLE
A. MIEUX FORMER LES PROFESSIONNELS, FACILITER LA PRISE EN CHARGE
1. Améliorer la formation des professionnels de santé et de l'éducation nationale
L'article 1 er ajoute les troubles du neuro-développement et le TDAH à l'article du code de l'éducation relatif à la place du handicap dans la formation initiale et continue des enseignants. La rapporteure proposait de viser tous les troubles du neuro-développement, et de substituer les « situations de handicap » au « handicap », terme désormais privilégié par le législateur, et qui permet de viser les handicaps invisibles.
L'article 2 ajoute les troubles du neuro-développement dans les orientations de formation des professionnels de santé, que la rapporteure proposait également de préciser en visant les « situations de handicap » et les troubles du neuro-développement.
2. La création de consultations de repérage systématiques pour les enfants
L'article 3 crée deux consultations de dépistage obligatoire et gratuites des troubles du neuro-développement, dans la cinquième et la onzième année de l'enfant. La rapporteure proposait de renvoyer au pouvoir réglementaire, après avis de la Haute autorité de santé, la fixation des âges opportuns, au motif que les troubles du neuro-développement ne se détectent pas tous au même moment : l'autisme, par exemple, se repère très tôt, et le TDAH, plutôt à partir de l'entrée en cours préparatoire.
Réécrit selon ses propositions, l'article 3 vidait de son contenu l'article 4, emportant sa suppression.
L'article 5 visait à rendre possible la limitation ou la suppression du ticket modérateur pour la prise en charge du TDAH. La rapporteure a estimé que ce dispositif, visant par hypothèse des professionnels conventionnés avec l'assurance maladie, risquait de manquer sa cible probable, à savoir la réduction à zéro des frais supportés par les familles contraintes de procurer à leur enfant un accompagnement long et coûteux chez des spécialistes parfois nombreux, au-delà de ce que rembourse le parcours de prise en charge. Elle a en conséquence appelé à une réflexion plus large sur la générosité du forfait existant, voire sur le périmètre de nos mécanismes d'assurance et de solidarité. La rapporteure a surtout proposé la suppression de cet article au motif que rien ne justifiait la limitation des frais supportés par les familles des seuls enfants TDAH, à l'exclusion des autres troubles du neuro-développement.
B. UN CHANTIER PLUS LARGE DE DIFFUSION DES AVANCÉES SCIENTIFIQUES ET D'INCLUSION SCOLAIRE
1. Un travail d'inclusion plus large à conduire sur le terrain
Sur le plan des connaissances , la diffusion du savoir théorique et pratique relatif à chacun des troubles du neuro-développement devra tendre à s'homogénéiser. La stratégie nationale autisme et TND a prévu la création d'un groupement d'intérêt scientifique et la création de cinq centres d'excellence TSA-TND, ainsi que le développement de réseaux d'excellence et de collaborations internationales, au sein desquels il faudra veiller à ce que le TDAH soit bien pris en compte.
Sur le plan de la scolarisation , l'auto-régulation déployée dans une trentaine d'écoles donne d'excellents résultats sur le profil des enfants TDAH. Les méthodes d'intervention utilisées fonctionnent sur tous les enfants atteints de troubles du neuro-développement, et les groupes d'entraide mutuelle ont été ouverts aux autres troubles. Le chantier de l'adaptation du travail en classe au respect des différences des enfants reste néanmoins largement ouvert.
2. Un dialogue à approfondir avec le monde associatif
La commission a en définitive considéré qu'il était prématuré de légiférer sur les troubles du neuro-développement sans avoir préalablement associé à la rédaction de nouvelles dispositions l'ensemble des parties prenantes du monde associatif représentant les personnes atteintes de troubles du neuro-développement , lequel est riche de sa diversité.
Réunie le mercredi 26 janvier 2022 sous la présidence de Catherine Deroche, la commission des affaires sociales n'a pas adopté la proposition de loi.
EXAMEN DES ARTICLES
TITRE 1ER
AMÉLIORER LA FORMATION DES
ACTEURS
Article premier
Formation des professionnels de
l'éducation nationale
Cet article précise les obligations de formation au handicap du personnel de l'éducation nationale.
La commission n'a pas adopté cet article.
I - Une précision opportune des obligations de formation des enseignants existantes
A. Un effort de formation des enseignants au TDAH réel, mais relativement récent
La stratégie autisme au sein des troubles du neuro-développement s'est accompagnée d'un effort important de formation et d'accompagnement du personnel enseignant, lequel est en première ligne non certes pour repérer à proprement parler ni pour diagnostiquer quoi que ce soit, mais pour détecter les signes précoces devant inviter à une consultation.
Ainsi, des professeurs ressources sur les troubles du spectre autistique (TSA) ont été déployés dans chaque département, recrutés sur profil, en deux vagues successives, et ayant reçu une formation spécifique. Ils accompagnent les enseignants qui scolarisent des élèves atteints de troubles du spectre autistique par des visites-conseils ou par des formations d'initiative locale organisées au sein même des établissements scolaires ;
Sur le plan de la formation à proprement parler des enseignants aux troubles du neuro-développement, le ministère de l'éducation nationale et la délégation interministérielle chargée de la mise en oeuvre de la stratégie autisme et TND ont misé sur :
- la multiplication des stages de formation continue et au niveau national dans les modules de formation d'initiative nationale ;
- la production de parcours de formation hybrides, dénommés « m@gistere » 1 ( * ) , un premier parcours est en ligne, visant à sensibiliser l'ensemble de la communauté éducative : enseignants, surveillants, accompagnants d'élèves en situation de handicap (AESH), personnels administratifs et de cantine, parents, élèves. Un parcours de formation à portée pédagogique destiné aux enseignants et AESH, en cours de production, sera mis en ligne fin janvier.
- la plateforme « cap école inclusive » 2 ( * ) met des ressources pédagogiques à disposition des communautés éducatives. Elle est organisée en rubriques : « observer l'élève pour identifier ses besoins », « trouver et tester des adaptations pédagogiques en réponse aux besoins identifiés », « s'informer sur les troubles », « trouver des ressources de proximité » ;
- la formation continue des médecins de l'éducation nationale par l'organisation d'un séminaire national annuel ;
- l'amélioration de la formation des psychologues de l'éducation nationale afin de les former aux recommandations de bonnes pratiques de la HAS en leur permettant d'avoir accès à un diplôme d'université ;
Diverses ressources concernent spécifiquement le TDAH :
- la plaquette « TDAH et école » élaborée conjointement par l'académie de Paris et le service de psychopathologie de l'hôpital Robert Debré ainsi que diverses ressources produites par son unité « troubles neuro-développementaux », diffusés à toutes les académies ;
- de nombreuses ressources pédagogiques sont disponibles sur le site du ministère de l'éducation nationale et celui de l'institut national supérieur de formation et recherche pour l'éducation des jeunes handicapés et les enseignements adaptés (INSHEA) ;
B. Le dispositif proposé : rendre plus explicite les obligations de formation des enseignants
Au terme de ses auditions, lesquelles ont mis le doigt sur l'ampleur de l'effort de formation nécessaire pour faire mentir le constat que « tomber sur un enseignant formé relève du hasard » 3 ( * ) , la rapporteure s'est convaincue qu'une précision législative était nécessaire. C'est d'ailleurs la Haute autorité de santé elle-même qui, dans une note de cadrage de novembre 2021 4 ( * ) , identifie « la formation des professionnels » comme premier enjeu d'une meilleure prise en charge de ces troubles.
L'article 1 er modifie l'article L. 112-5 du code de l'éducation. Sa rédaction actuelle est issue de la loi Handicap de 2005 5 ( * ) . La loi pour une école de la confiance de 2019 6 ( * ) n'a fait que substituer la mention des « élèves et étudiants en situation de handicap » à celle des « élèves et étudiants handicapés ».
La rapporteure proposait en conséquence par l'amendement n° 1 une simple modification rédactionnelle du dispositif, qui rédigerait ainsi l'article L. 112-5 du code de l'éducation :
« Les enseignants et les personnels d'encadrement, d'accueil, techniques et de service reçoivent, au cours de leur formation initiale et continue, une formation spécifique concernant l'accueil et l'éducation des élèves et étudiants en situation de handicap ou souffrant de troubles du neuro-développement. Cette formation comporte notamment une information sur les situations de handicap, les différents troubles du neuro-développement, et les différentes modalités d'accompagnement scolaire ».
La notion de « situations de handicap » n'est pas seulement, sur le plan grammatical, un complément du nom préférable à l'épithète « handicapé », elle désigne également une réalité un peu différemment entendue, qui englobe les configurations dans lesquelles un individu est empêché d'exercer ses capacités et les handicaps invisibles. Autrement dit, enjoindre l'administration de l'éducation nationale à former son personnel aux situations de handicap peut s'entendre comme une invitation à faire plus de place, en classe, au respect des différences des enfants.
II - La position de la commission
La commission n'a pas adopté cet article.
Article 2
Formation continue des professionnels de
santé aux troubles du neuro-développement
Cet article précise les orientations pluriannuelles prioritaires de formation continue des professionnels de santé.
La commission n'a pas adopté cet article.
I - Des orientations de formation continue des professionnels de santé gagnant à être précisées
A. Aperçu des orientations actuelles de formation continue des professions de santé relatives aux troubles du neuro-développement
Deux opérateurs sont chargés du renforcement de la formation continue des personnels de santé : l'association nationale pour la formation permanente du personnel hospitalier (ANFH), et l'agence nationale du développement professionnel continu (ANDPC).
Pour la période 2020-2022, les orientations pluriannuelles prioritaires de l'ANDPC portent notamment sur le repérage précoce, le dépistage, le diagnostic et l'intervention pour les enfants présentant des troubles du neuro-développement. À compter de 2023, le projet d'orientations prévoit un axe relatif au « repérage, diagnostic et grands principes d'accompagnement du TSA et des TND chez l'adulte et l'enfant après six ans ».
L'ANDPC et la délégation interministérielle à la stratégie autisme et TND ont par ailleurs construit un plan d'action en matière de formation des professionnels de santé autour de quatre axes :
- une formation des équipes de l'agence et des membres des commissions scientifiques indépendantes leur permettant d'améliorer l'analyse et l'évaluation de l'offre de développement professionnel continu dans le champ des TND ;
- un partenariat pour améliorer le contrôle des formations ;
- un renforcement des exigences en direction des organismes de formation ;
- un développement de l'offre de formations via des appels d'offres.
Un appel d'offres de développement professionnel continu relatif à l'autisme est prévu, portant sur « le repérage précoce, le diagnostic et l'orientation des enfants de moins de 7 ans présentant un signe évocateur d'un TSA » par les médecins généralistes et les pédiatres de premier recours, pour un budget de 3,5 millions d'euros en 2021, et 22 millions d'euros sur la période 2021-2024.
Par ailleurs, la circulaire relative aux orientations retenues pour 2022 en matière de développement des compétences du personnel de la fonction publique hospitalière intègre trois axes de développement relatifs aux TND : « Comportements-problèmes chez les personnes présentant des troubles du spectre de l'autisme (TSA) : analyse, prévention et gestion », « soins somatiques et troubles du spectre de l'autisme (TSA) », et « Repérer, prendre en charge et orienter les victimes de violences au sein du couple et leurs enfants ».
L'université numérique en santé et en sports (UNESS), chargée du développement de ressources numériques et de leur inclusion dans les cursus de formation initiale et continue des professions de santé, propose par exemple un module de formation sur les TND en accès libre pour chaque catégorie de troubles. Ce module aborde les questions de repérage des premiers signes d'alerte, d'évaluation diagnostique et des plans d'accompagnement. L'ampleur de son audience dépend toutefois de la bonne volonté des professionnels auxquels il s'adresse.
La Haute autorité de santé diffuse enfin depuis 2014 des recommandations de bonne pratique professionnelle relatives à la « conduite à tenir en médecine de premier recours devant un enfant ou un adolescent susceptible d'avoir un trouble déficit de l'attention avec ou sans hyperactivité », qui portent sur le repérage, l'évaluation et l'accompagnement des enfants et adolescents et de leurs familles. La Haute autorité conduit actuellement des travaux sur le diagnostic du TDAH par les spécialistes que sont les pédiatres, pédopsychiatres et neuropédiatres, lesquels devront en principe aboutir en 2023.
B. Le dispositif proposé
L'article 2 modifie l'article L. 4021-2 du code de la santé publique, relatif aux grandes orientations de formation continue. Celui-ci dispose que les ministres chargés de la santé et de la sécurité sociale et, pour les professionnels du service de santé des armées, le ministre de la défense, définissent les orientations pluriannuelles prioritaires de développement professionnel continu, lesquelles comportent trois types d'orientations :
1° des orientations définies par profession ou par spécialité sur la base des propositions des conseils nationaux professionnels ou, en l'absence de conseils nationaux professionnels, des représentants de la profession ou de la spécialité ;
2° des orientations s'inscrivant dans le cadre de la politique nationale de santé ;
3° des orientations issues du dialogue conventionnel.
L'article 2 dispose que dans la première catégorie ou, à défaut, dans la seconde, figurent des orientations « relatives aux troubles du neurodéveloppement à l'intention des médecins généralistes, psychiatres et professionnels de santé exerçant auprès des mineurs ».
La rapporteure estime qu'une telle précision est de nature à mieux cadrer les attendus de formation continue des professionnels de santé. Certes, les dispositions communes à la formation de ce personnel ne s'aventurent pour l'heure dans la définition d'aucune priorité précise relative à une affection ou une autre, mais le code de la santé publique s'autorise, dans sa troisième partie par exemple, à considérer spécifiquement la lutte contre certains problèmes de santé publique spécifiques, tels le tabagisme ou les troubles du comportement alimentaires. Il ne semble donc pas déraisonnable d'introduire, dans les priorités de formation continue, la sensibilisation aux troubles du neuro-développement, catégorie nosographique labile et encore mal prise en compte. L'amendement n° 2 entendait initialement précisément simplement la rédaction de cette disposition, pour un motif analogue à celui avancé à l'article 1 er .
II - La position de la commission
La commission n'a pas adopté cet article.
TITRE II
ETABLIR UN DIAGNOSTIC PRÉCOCE
Article 3
Examen de
dépistage des enfants de 4 et 10 ans
Cet article crée un examen de dépistage des troubles du neuro-développement.
La commission n'a pas adopté cet article.
I - Le dispositif proposé : la création d'examens de dépistage obligatoires et gratuits
A. Le dispositif existant de repérage et d'orientation des enfants atteints de troubles du neuro-développement
1. Les dispositifs de droit commun
Les médecins et pédiatres de ville ou en établissement de santé sont les premiers acteurs du dépistage, auquel participent également les services de médecine scolaire, les centres de protection maternelle et infantile (PMI) ou encore les maisons des adolescents.
Aux termes du code de la santé publique, les enfants bénéficient de vingt examens de santé au cours de leurs dix-huit premières années 7 ( * ) , entièrement pris en charge par l'assurance maladie sans avance de frais, et ainsi répartis : quatorze au cours des trois premières années, trois de la quatrième à la sixième année, et trois de la septième à la dix-huitième année. L'arrêté pris pour son application en 2019 a cependant resserré la période de ces examens périodiques obligatoires en fixant le dernier d'entre eux entre les quinze et seize ans de l'enfant 8 ( * ) .
Le même article du code de la santé publique précise que ces examens portent notamment sur la surveillance de la croissance staturo-pondérale de l'enfant, la surveillance de son développement physique, psychoaffectif et neuro-développemental , le dépistage des troubles sensoriels, la pratique ou la vérification des vaccinations, la promotion des comportements et environnements favorables à la santé, en particulier l'activité physique et sportive, et le dépistage d'éventuelles contre-indications à la pratique sportive.
Ils peuvent être pratiqués par un médecin généraliste ou un pédiatre en libéral, en centre de santé, en consultation externe dans un établissement ou en consultation de PMI pour ceux programmés jusqu'à 6 ans.
Dans le secteur médico-social, les centres d'action médico-sociale précoce (CAMSP) reçoivent les enfants de zéro à six ans, et les centres médico-psycho pédagogiques (CMPP) au-delà de cet âge, sans nécessité d'une orientation de la commission des droits et de l'autonomie des personnes handicapées. Sous la direction d'un médecin, leurs équipes associent des professions médicales et paramédicales, des psychologues et des personnels de services sociaux, éducatifs et administratifs.
Dans le secteur sanitaire, les centres médico-psychologiques infanto-juvéniles (CMPP-IJ), rattachés à des établissements de santé, assurent des missions comparables à celles des CAMSP et CMPP à travers des actions de prévention, d'accueil, de diagnostic et des soins ambulatoires.
Il faut encore faire entrer dans le tableau d'ensemble les réseaux de santé régionaux de périnatalité, dont les missions sont la coordination des acteurs sanitaires, médico-sociaux et sociaux, la formation des professionnels de santé aux dépistages néonatals - en particulier celui de la surdité -, et l'évaluation des pratiques.
2. Le parcours de bilan et intervention précoce pour les troubles du neuro-développement
La stratégie nationale relative à l'autisme et aux troubles du neuro-développement vise notamment à améliorer le repérage pour intervenir précocement. Afin de soutenir les familles confrontées aux premières difficultés de leurs enfants, un dispositif de repérage des écarts inhabituels de développement et de prise en charge des premières interventions avant même l'établissement d'un diagnostic a été mis en place. Sa base légale a été créée par la loi de financement de la sécurité sociale pour 2019 9 ( * ) .
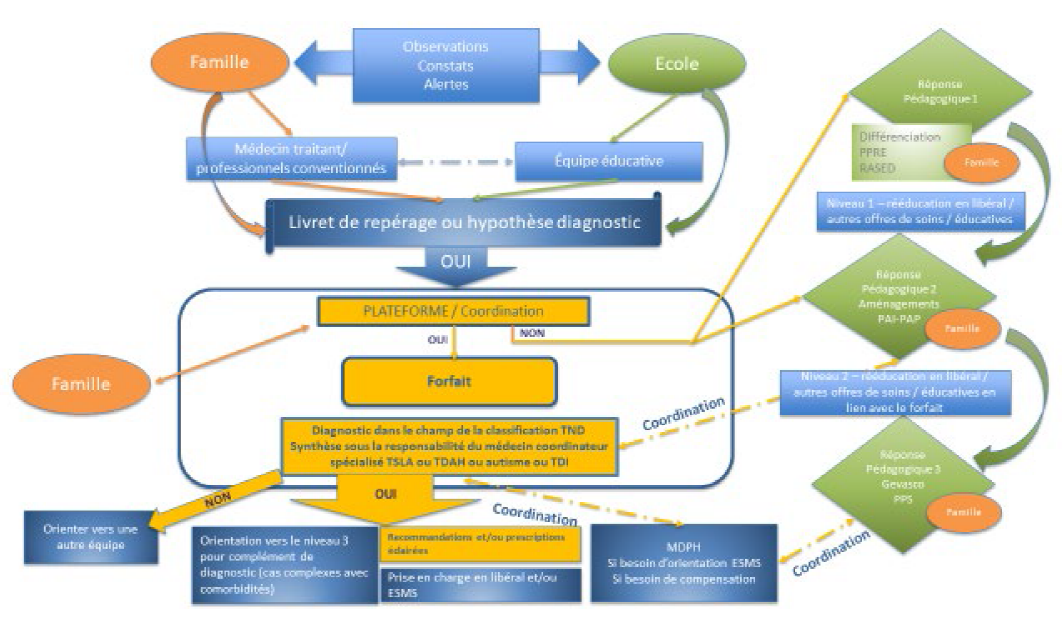
Ce parcours de bilan et intervention précoce consiste à orienter les enfants présentant des écarts de développement vers une plateforme de coordination et d'orientation (PCO) où est rendue possible, sans attendre la stabilisation d'un diagnostic, l'intervention coordonnée d'une pluralité de professionnels pour la réalisation des bilans nécessaires, sans frais pour les familles, grâce à la contractualisation des ergothérapeutes, psychologues et psychomotriciens, aujourd'hui non conventionnés, avec la plateforme. L'orientation vers ces plateformes repose sur l'utilisation d'un outil de repérage destiné aux professionnels de première ligne, lequel doit tenir compte des spécificités de chaque trouble du neuro-développement.
Le parcours de bilan et d'intervention précoce a été étendu aux enfants de sept à douze ans, notamment suite aux demandes des associations représentant les personnes atteintes de TDAH. La circulaire interministérielle du 23 septembre 2021 10 ( * ) précise à cette fin les modalités de déploiement des PCO 7-12 ans, en ciblant expressément le TDAH et en renforçant l'implication de l'éducation nationale.
Le fonctionnement du parcours est résumé, si l'on peut dire, dans le schéma ci-dessous, tiré de la circulaire de septembre 2021.
Schéma du parcours d'intervention précoce
Source : circulaire interministérielle du 21 septembre 2021.
Pour la structuration des PCO destinées aux enfants de zéro à six ans, 12,9 millions d'euros issus de l'Ondam médico-social et 5,1 millions d'euros issus de la dotation annuelle de financement mentionnée à l'article L. 174-1 du code de la sécurité sociale, dite « Daf psy », ont été délégués aux agences régionales de santé (ARS). Une enveloppe de 90 millions d'euros pris sur l'Ondam de ville est prévue pour le financement des interventions libérales des psychologues, psychomotriciens et ergothérapeutes sur la base du forfait. Un renfort de 25 millions d'euros a été acté pour 2022.
En juillet 2021, 83 PCO 0-6 ans étaient effectivement installées, en partie ou en totalité.
Afin d'initier les premières PCO 7-12 ans, 3 millions d'euros inscrits dans l'Ondam médico-social ont été délégués à onze ARS en 2021, pour la création de 15 plateformes préfiguratrices.
À ce dispositif s'ajoutent des centres de référence spécialisés dans les troubles du neuro-développement, qui interviennent pour les situations complexes, en troisième ligne. Parmi ces structures, les centres de référence sur les troubles spécifiques du langage et des apprentissages (CRTLA), issus des préconisations du rapport Veber-Ringard de 2001 11 ( * ) , ont développé une expertise dans le TDAH. Il en existe actuellement une trentaine en France, et certains ont pu développer, de manière volontariste, une expertise dans le TDAH. Des rapports d'activité de ces centres sont réalisés chaque année.
La stratégie nationale autisme et TND mise en outre sur le repérage des adultes en établissement et services médico-sociaux et en établissements de santé autorisés en psychiatrie. Ce plan de repérage des adultes est fondé sur la définition d'une méthode nationale déclinée par les centres de ressources autisme, en lien avec les ARS. Si la démarche est axée TSA, elle peut néanmoins permettre d'identifier des troubles associés, dont fait partie le TDAH.
Les auditions conduites par la rapporteure l'ont convaincue que, pour une catégorie d'affections aussi sensibles à la précocité du traitement, les dispositifs de dépistage restaient trop timides.
De plus, les efforts d'organisation des acteurs de la prise en charge en un parcours efficace restent largement dépendants des moyens consacrés au fonctionnement de ces acteurs. La démographie de certaines professions médicales et paramédicales est ainsi un premier obstacle à la célérité du repérage et de la prise en charge. Les délais d'attente pour obtenir un rendez-vous chez un orthophoniste peuvent ainsi atteindre deux ans dans certains territoires. La situation des psychologues spécialisés dans les troubles du neuro-développement n'est guère plus reluisante.
Les structures d'accompagnement existantes dressent devant les familles des obstacles analogues. L'Igas a ainsi mesuré en 2018 les délais moyens d'attente dans les CAMSP et les CMPP 12 ( * ) , qui peuvent selon les territoires atteindre une année.
Délais moyens d'attente dans les CAMSP et les CMPP
Source : Igas, rapport de 2018.
B. Le dispositif proposé : la création de deux consultations de dépistage obligatoires et gratuites
L'article 3 crée deux consultations obligatoires de dépistage des troubles du neuro-développement remboursées par la sécurité sociale. Le mécanisme retenu s'inspire manifestement de celui prévu pour les examens bucco-dentaires de prévention tel que modifié par la loi de financement de la sécurité sociale pour 2019 13 ( * ) , dans le cadre des engagements de reste à charge zéro pris par le Président de la République en 2018.
Le I crée d'abord un nouvel article au chapitre du code de la santé publique relatif aux examens obligatoires, qui dispose que les enfants sont soumis dans leur cinquième et leur onzième année à un « examen de dépistage des troubles neurodéveloppementaux réalisé par un médecin spécialisé ou par un médecin généraliste formé en la matière . [...] L'enseignant de l'enfant transmet, le cas échéant, des observations permettant l'aboutissement d'un diagnostic ».
Un deuxième alinéa renvoie à un nouvel article du code de la sécurité sociale les modalités de remboursement de ces examens.
Le troisième alinéa précise, en reprenant les dispositions de l'article relatif aux examens bucco-dentaires, qu'un accord conventionnel interprofessionnel détermine les modalités et conditions de mise en oeuvre de ces examens, concernant par exemple l'information des personnes concernées, la qualité des examens, le suivi des personnes et la transmission des données de santé.
Le II crée dans le code de la sécurité sociale l'article précisant que les examens de dépistage introduits dans le code de la santé publique, « ainsi que les soins consécutifs à cet examen » sont pris en charge en totalité par les régimes de base de l'assurance maladie et que les bénéficiaires sont dispensés de l'avance des frais.
La rapporteure estime ce dispositif de nature à améliorer le dépistage précoce des enfants, sous réserve de quelques modifications :
- d'abord, pour renvoyer au pouvoir réglementaire, après avis de la Haute autorité de santé, la fixation des âges des examens de dépistage. Les différents troubles du neuro-développement n'apparaissant pas au même moment du développement cérébral de l'enfant, il conviendrait de conserver un peu de souplesse dans la politique de dépistage généralisée.
- ensuite, il conviendrait d'expliciter le lien avec le parcours de bilan et intervention précoce, en précisant que ces examens de dépistage pourront conduire à l'entrée dans le parcours prévu à l'article L. 2135-1 du code de la santé publique.
- enfin, par cohérence et pour des raisons de lisibilité, il semble préférable de rapatrier dans cet article le contenu de l'article 4.
II - La position de la commission
La commission n'a pas adopté cet article.
Article 4
Inclusion des examens de dépistage
dans le périmètre de l'assurance maladie obligatoire
Cet article inclut les examens de dépistage obligatoires créés à l'article 3 dans le périmètre du risque maladie couvert par le régime général
La commission n'a pas adopté cet article.
I - Le dispositif proposé
Cet article précise l'article L. 160-8 du code de la sécurité sociale, relatif au périmètre de la couverture du risque maladie assuré par la sécurité sociale en ajoutant, à la suite de la couverture des frais engendrés par les examens bucco-dentaires, celle des « frais relatifs aux examens de dépistage des troubles neurodéveloppementaux » créés par les articles précédents.
La rapporteure estimait initialement que la lisibilité du dispositif général de la proposition de loi aurait gagné à ce que cette disposition soit rapatriée à l'article précédent : c'était l'objet de la proposition de modification de l'article 3, qui emportait la proposition de supprimer cet article.
II - La position de la commission
La commission n'a pas adopté cet article.
TITRE III
AMÉLIORER LA PRISE EN
CHARGE
Article 5
Réduction ou de suppression du
ticket modérateur pour la prise en charge du TDAH
Cet article ajoute la prise en charge du TDAH à la liste des circonstances pouvant justifier une réduction ou une suppression du ticket modérateur.
I - Un dispositif inabouti pour limiter des dépenses de soin très élevées
A. Des parcours de soins aujourd'hui complexes et coûteux, en dépit des dispositifs de réduction du reste à charge
Dans le cadre du parcours de prise en charge créé par la loi de financement de la sécurité sociale pour 2019, a été créé un « parcours de bilan et intervention précoce », pris en charge par l'assurance maladie 14 ( * ) . Dans ce cadre, les médecins, psychomotriciens, ergothérapeutes et psychologues peuvent contractualiser avec les plateformes de coordination et d'orientation créées pour mobiliser les ressources pluridisciplinaires utiles à la réalisation des bilans de santé des enfants.
Le montant des forfaits attribués pour les consultations incluses dans le parcours chez ces spécialistes est fixé par un arrêté du 16 avril 2019 15 ( * ) , et synthétisé dans le tableau ci-dessous, issu de l'instruction ministérielle du 19 juillet 2019 relative à la mise en place des plateformes destinées aux enfants de moins de 7 ans 16 ( * ) .
Rémunération des professionnels libéraux par plateforme
Source : instruction interministérielle du 19 juillet 2019.
De plus, depuis le 11 février 2019, en cas de suspicion d'autisme chez un enfant, les médecins généralistes et les pédiatres ont la possibilité de réaliser une consultation longue, remboursée à hauteur de 60 euros. La signature, le 30 juillet 2021, de l'avenant 9 à la convention médicale de 2016, a étendu le périmètre de cette consultation codée « CTE » dans le dossier médical à tous les « troubles du neuro-développement englobant également les troubles de la relation précoce mère/enfant » 17 ( * ) .
Il n'en reste pas moins que la prise en charge dépend des besoins propres à chaque individu. Outres les psychologues, psychomotriciens, et ergothérapeutes, les personnes atteintes de TDAH peuvent avoir besoin de suivre des thérapies cognitivo-comportementales, de participer à des groupes d'habileté sociale ou d'habileté parentale, ou encore de séances d'orthoptie neurovisuelle ou d'orthophonie, toutes méthodes d'accompagnement dont les résultats sur le TDAH sont prouvés. Or ces suivis sont onéreux, et conduisent les moins fortunés à priver leurs enfants de traitement.
B. Une réduction du ticket modérateur mal calibrée et sans doute inopportune
L'article 5 modifie l'article L. 160-14 du code de la sécurité sociale, relatif aux hypothèses pouvant justifier, dans des conditions fixées par décret en Conseil d'État pris après avis de l'Union nationale des caisses d'assurance maladie et de l'Union nationale des organismes d'assurance maladie complémentaire, la limitation ou la suppression de la participation de l'assuré - ou « ticket modérateur ». Aux vingt-six numéros d'alinéa existants, une vingt-septième hypothèse, celle de la « prise en charge du trouble du déficit de l'attention avec ou sans hyperactivité ».
La rapporteure estime qu'une telle disposition présente une triple fragilité.
D'abord, il ne paraît pas possible de justifier qu'un tel mécanisme de limitation des frais engagés par les familles s'applique aux enfants ayant un TDAH, à l'exclusion des autres troubles du neuro-développement, sans que l'article 40 de la Constitution ait de toute façon rendu possible l'extension du dispositif proposé.
Ensuite, cette disposition manque en partie sa cible, s'il s'agit là d'obtenir, comme l'indique l'exposé des motifs, « le remboursement de l'intégralité » des soins appelés par la prise en charge du TDAH. Par hypothèse, la limitation du ticket modérateur s'applique aux dépenses engagées chez des professionnels conventionnés avec la sécurité sociale et n'aura donc pas pour effet de solvabiliser les ménages recourant aux professionnels dont les notes d'honoraires ne peuvent faire l'objet d'une demande de remboursement.
Enfin, l'objectif même de réduire à zéro la charge des familles recourant à l'accompagnement de spécialistes placés à l'extérieur de la sphère des dépenses couvertes par la sécurité sociale ou les dispositifs destinés aux personnes en situation de handicap appelle à tout le moins une réflexion sur le dimensionnement des mécanismes d'assurance et de solidarité, qui ne saurait être tranchée d'une ligne au détour d'une proposition de loi.
Aussi la rapporteure envisageait-elle de proposer la suppression de cet article.
II - La position de la commission
La commission n'a pas adopté cet article.
La commission n'ayant pas adopté de texte, la discussion en séance publique portera sur le texte initialement déposé.
EXAMEN EN COMMISSION
___________
Réunie le mercredi 26 janvier 2022, sous la présidence de Mme Catherine Deroche, présidente, la commission examine le rapport de Mme Annick Jacquemet, rapporteure, sur la proposition de loi n° 99 (2021-2022) visant à améliorer la prise en charge des personnes atteintes du trouble du déficit de l'attention avec ou sans hyperactivité.
Mme Catherine Deroche , présidente . - Nous examinons enfin le rapport et le texte sur la proposition de loi visant à améliorer la prise en charge des personnes atteintes du trouble de déficit de l'attention avec ou sans hyperactivité (TDAH).
Mme Annick Jacquemet , rapporteure . - Le trouble de déficit de l'attention avec ou sans hyperactivité associe au moins trois symptômes dont l'intensité et les manifestations varient selon les personnes : déficit de l'attention, hyperactivité motrice et impulsivité. Lorsque ces symptômes deviennent un handicap pour l'enfant dans son apprentissage scolaire, ses relations sociales ou sa vie quotidienne et qu'il provoque une souffrance durable, la qualification de TDAH peut être envisagée et appeler une prise en charge. Il s'agit, à l'instar des troubles du spectre autistique ou de la dyslexie, de ce que les spécialistes appellent un trouble du neuro-développement.
Je l'ignorais avant de commencer mes auditions, et il y a fort à parier que je ne suis pas la seule dans cette commission : notre collègue Jocelyne Guidez a fait oeuvre utile ne serait-ce qu'en déposant ce texte.
Son objectif est simple : améliorer le dépistage de ces troubles, et faciliter leur prise en charge, grâce à une meilleure formation des professionnels de santé et d'éducation, et grâce à des consultations systématiques pour les enfants.
Il faut commencer par un constat paradoxal : le TDAH est un trouble à la fois fréquent et méconnu. Il concerne environ 5 % des enfants, et 2,5 % de la population adulte, soit environ 2 millions de personnes. Aux États-Unis, il toucherait 1 enfant sur 44.
Le repérage du trouble est complexe, car il n'a pas de signes neurologiques ou physiques particuliers et ses signes évocateurs sont semblables à ceux d'autres troubles comme les troubles anxieux, la précocité intellectuelle ou le spectre autistique - le TDAH est souvent associé à d'autres de ces troubles.
La prise en charge doit être globale et adaptée aux symptômes. Elle passe par des mesures psychologiques, éducatives et sociales, puis, quand elles ne suffisent pas, par un traitement médicamenteux, dont la délivrance par certains spécialistes vient d'être autorisée en ville.
On s'étonne d'en savoir si peu sur le sujet quand on lit sur le site de la Haute Autorité de santé (HAS) que le TDAH est une « souffrance au quotidien et inscrite dans la durée ». On est surpris aussi d'entendre que peu de TDAH sont qualifiés de handicaps, sans qu'il soit possible de bien quantifier le phénomène. Certes, ce trouble peut être traité ; on peut apprendre à vivre avec. Mais il faut voir comment, et entendre à cette fin des psychiatres, des neuroscientifiques et des associations, comme je l'ai fait, pour en savoir un peu plus.
Il semblerait, par exemple, qu'il y ait chez les adultes TDAH davantage de suspensions de permis de conduire, d'accidents et d'arrestations que dans le reste de la population. On observe chez eux un risque d'addiction deux à trois fois plus important. Les addictologues formés à la clinique du TDAH diagnostiquent ce trouble chez 20 % de leurs patients, et pour 95 % de ces situations, le diagnostic n'avait jamais été établi antérieurement, ni durant l'enfance ni durant l'adolescence. Selon certaines études internationales, la prévalence du TDAH dans la population carcérale s'élèverait à 26 %.
Bien qu'il trouve sa place dans le manuel diagnostique et statistique des troubles mentaux de la société américaine de psychiatrie, dit le « DSM 5 », et dans la classification internationale des maladies de l'Organisation mondiale de la santé (OMS), le TDAH reste mal connu et sous-diagnostiqué. Où qu'en soit la recherche en la matière, qui exploite encore des pistes neurologiques ou génétiques, l'idée d'un « retard français » en matière de diagnostic et d'accompagnement revient très souvent dans le discours associatif et scientifique.
On ne peut certes pas dire que rien n'est fait pour repérer les troubles du neuro-développement et prendre en charge les personnes. Le Gouvernement a lancé en 2018 une stratégie nationale pour l'autisme et les troubles du neuro-développement, qui contient au moins deux mesures importantes. D'une part, la création d'un parcours de prise en charge, voté dans la loi de financement de la sécurité sociale pour 2019, qui repose sur des plateformes de coordination et d'orientation (PCO) pour les enfants, respectivement, de 0 à 6 ans et de 7 à 12 ans. D'autre part, la solvabilisation des familles par la création d'un forfait « intervention précoce » permettant le remboursement - forfaitaire, donc - des consultations de psychomotriciens, ergothérapeutes et psychologues le temps du parcours, soit, au maximum, deux ans.
Cette stratégie s'accompagne d'un effort de formation et de sensibilisation, par la diffusion d'outils de repérage à l'attention des médecins de première ligne et de modules de formation spécifiques.
Ces actions, cependant, paraissent laissées au bon vouloir des uns et des autres. Nous constatons que les médecins sont peu formés et que cette pathologie est peu connue. On peut donc douter que ces actions suffisent.
D'abord, il semble que le TDAH n'ait été inclus dans la stratégie à l'égal des autres troubles que tardivement, au point que les associations de personnes TDAH contestent encore que le livret de repérage pour les plateformes 7-12 ans leur soit tout à fait adapté.
Ensuite, toutes les actions du plan ne produiront pas leurs effets immédiatement. Les plateformes 7-12 ans, par exemple, ne sont pas encore opérationnelles, la circulaire interministérielle qui les concerne n'ayant été publiée qu'en septembre dernier.
Enfin, même si le plan est doté d'environ 350 millions d'euros depuis 2018, il appuie ses efforts de coordination sur les ressources existantes, qui ont leurs limites : par exemple, les plateformes de coordination sont assises notamment sur les centres d'action médico-sociale précoce (CAMSP) ou les centres médico-psycho-pédagogiques (CMPP). Or, les délais moyens d'attente dans ces structures, selon un rapport de l'inspection générale des affaires sociales (IGAS) de 2018, sont de 4 mois devant les CAMSP, 7,3 mois devant les CMPP, mais peuvent dépasser une année, d'après les personnes que j'ai auditionnées.
En conséquence, les parents impuissants devant les symptômes de leur enfant et leurs conséquences dramatiques sur son éducation cheminent dans une « errance diagnostique », ballotés entre des écoles inadaptées et des médecins convaincus que leur enfant n'est que mal élevé, et lorsqu'ils trouvent des spécialistes, ils y consacrent de nombreux kilomètres et plusieurs centaines d'euros par mois non remboursés, et ce pendant des années.
Alors, que faire ? J'en viens au contenu de ce texte.
Dans une note de cadrage de novembre 2021, la HAS identifie « la formation des professionnels » comme premier enjeu d'une meilleure prise en charge de ces troubles. C'est précisément l'objet des deux premiers articles.
L'article 1 er ajoute les troubles du neuro-développement et le TDAH à l'article du code de l'éducation relatif à la place du handicap dans la formation initiale et continue des enseignants. Je souhaitais vous proposer une précision rédactionnelle pour viser tous les troubles du neuro-développement, car on ne saurait en citer un sans les citer tous, mais aussi pour substituer les « situations de handicap » au « handicap », car c'est le terme désormais privilégié, et qui aurait permis de viser les handicaps invisibles.
L'article 2 ajoute les troubles du neuro-développement dans les orientations de formation des professionnels de santé : je vous aurais volontiers proposé de faire une précision analogue à celle de l'article précédent.
L'article 3 crée deux consultations de dépistage obligatoires et gratuites des troubles du neuro-développement, dans la cinquième et la onzième année de l'enfant. Il me semble plus opportun de renvoyer au pouvoir réglementaire, après avis de la HAS, la fixation des âges qui s'imposent au regard des dernières avancées scientifiques, car il semble que les troubles du neuro-développement ne se détectent pas tous au même moment : l'autisme, par exemple, se repère très tôt, et le TDAH, plutôt à partir de 6 ans. Au sein de la HAS, Christine Revel-Delhom coordonne les recherches sur le repérage de ces troubles et devrait pouvoir faire des recommandations l'an prochain.
Un dépistage systématique des troubles du comportement chez les enfants avait été envisagé il y a une quinzaine d'années par le président Sarkozy, sur la base d'un rapport de l'Institut national de la santé et de la recherche médicale (Inserm). Cela avait à l'époque suscité des réticences assez compréhensibles, car cela faisait manifestement partie d'une politique de lutte contre la délinquance. Il ne s'agit pas de cela ici, puisque le mécanisme prend place dans le chapitre du code de la santé publique consacré à la promotion de la santé infantile. L'amendement que j'avais déposé précisait en outre que cet examen peut donner lieu à l'entrée dans le parcours de soins créé en 2019. L'objectif était donc sanitaire, mais si ce repérage précoce pouvait avoir des conséquences favorables sur le comportement social des jeunes, alors tant mieux.
L'article 4 se rattache en réalité à l'article 3 ; d'où l'amendement de suppression que j'avais déposé.
L'article 5 précise que la prise en charge du TDAH peut justifier la limitation ou la suppression du ticket modérateur. L'intention était de réduire à zéro les frais supportés par les familles contraintes de procurer à leur enfant un accompagnement long et coûteux chez des spécialistes parfois nombreux, au-delà de ce que rembourse le parcours de prise en charge.
Je ne suis toutefois pas sûre que le mécanisme soit le bon, car, par hypothèse, la limitation du ticket modérateur ne s'envisage que chez des professionnels conventionnés avec la sécurité sociale. C'est loin d'être le cas pour les professionnels sollicités. Le forfait « intervention précoce » me semble plus opérant, il faudrait sans doute l'élargir à d'autres professionnels ou le rendre plus généreux. De plus, il ne me paraissait pas opportun de ne prévoir un tel mécanisme que pour les enfants atteints de TDAH, à l'exclusion des autres troubles du neuro-développement. Enfin, la question posée est plus largement celle du périmètre des mécanismes d'assurance et de solidarité, qu'on ne peut sans doute facilement trancher au détour d'une telle proposition de loi. Je vous aurais donc volontiers proposé de supprimer cet article, pour en appeler à une réflexion plus large, laquelle pouvait partir de l'idée qu'un dépistage plus précoce et une meilleure formation à la reconnaissance de ces troubles amélioreront leur résorption ou, à défaut, faciliteront la qualification de handicap, s'il y a lieu, pour couvrir les frais du traitement.
Restait donc pour soutenir ce texte un trépied solide : une meilleure formation des enseignants, une formation plus complète des professionnels de santé, et une amélioration de l'accès aux soins par un dépistage systématique des enfants.
C'est pourtant en raison de l'accueil réservé à ces mesures par certaines associations, estimant que la concertation n'avait pas été assez large, ni assez précoce, que le groupe UC a décidé de transformer, dans son espace réservé, l'examen de ce texte en débat. Même si je comprends la sensibilité et la complexité du sujet, je le regrette, car ce texte n'avait strictement rien pour cliver. En dépit de son intitulé, qui nous donne l'occasion de parler du moins connu des troubles du neuro-développement, et dans la rédaction issue de mes amendements, il visait l'ensemble de ces troubles, entre lesquels il n'y a d'ailleurs pas lieu de voir la moindre concurrence puisqu'ils appartiennent à une même famille d'affections.
Il nous faudra de toute façon y revenir, car il y a encore beaucoup à faire. En attendant, sans doute pouvons-nous encourager le Gouvernement à accroître ses efforts pour solvabiliser les familles, assurer l'effectivité des obligations de formation existantes, développer les centres experts de tous les troubles du neuro-développement, mais aussi, à l'école, pour rendre l'organisation du travail en classe respectueuse des différences, et pour recruter du personnel de santé qualifié. Nous aurons, donc, l'occasion d'en débattre la semaine prochaine.
Je voudrais enfin dire à toutes les associations que j'ai rencontrées, ainsi qu'à celles que je n'ai pas eu le temps d'auditionner, que nous restons mobilisés sur cette question délicate de la prise en charge des troubles du neuro-développement.
J'ajoute que les auditions m'ont fait rencontrer des personnes très engagées, chacun de nous a reçu des mails très concrets de parents nous racontant leur détresse, leurs difficultés au quotidien, leurs doutes aussi. J'ai été très touchée par ces fragments de vie, ces appels au secours, mais aussi ces témoignages de parents fiers d'accompagner leurs enfants vers un mieux-être, envers et contre toutes les difficultés, en particulier administratives. Je suis convaincue que les politiques publiques ont beaucoup à faire pour soutenir bien davantage les parents, je compte sur chacun de vous pour que nous ayons un débat constructif. La première étape sera de faire connaître les troubles dont nous parlons, leur extension, leurs conséquences bien réelles, et de trouver les solutions pour aider les familles. Avec Jocelyne Guidez, nous continuerons notre travail, nous sommes convaincues qu'un ciblage sur le TDAH n'enlèvera rien aux actions conduites sur l'autisme.
Mme Catherine Deroche , présidente . - Merci pour ces propos, je suis sûre que le débat en séance plénière sera très intéressant et portera ses fruits.
M. Philippe Mouiller . - Je félicite notre rapporteure, elle nous dit avoir découvert le sujet, mais cela ne l'a pas empêchée d'avoir des propositions précises. Merci à Jocelyne Guidez pour son initiative, il est très important que nous parlions des TDAH, car il y a beaucoup à faire sur la formation des professionnels de santé, le repérage à l'école, le diagnostic, la prise en charge. L'une des difficultés tient à ce que les TDAH entrent dans l'ensemble des troubles du neuro-développement, le texte concerne inévitablement l'autisme, les déficiences et retards mentaux, les problématiques de « dys », voire les troubles associés comme l'épilepsie et les troubles neuro-sensoriels. Intervenir sur l'un de ces troubles, c'est intervenir sur les autres, ce qui nous entraîne plus loin qu'on pourrait le souhaiter. Pour certains troubles, des politiques publiques sont déjà engagées, on le voit pour l'autisme, avec, par exemple, des repérages diagnostiques qui changent selon l'âge. C'est pourquoi nous avons besoin d'une vision globale, en commençant par engager un travail de fond sur l'ensemble des maladies concernées.
Nous sommes donc très sensibles à cette initiative, tout en étant réservés sur l'idée d'un texte qui serait inévitablement partiel. J'espère que vous pourrez avancer dans vos travaux, et que le débat sera l'occasion d'alerter le Gouvernement sur le manque de moyens et de soutien aux familles.
Mme Florence Lassarade . - Les pédiatres, dont je suis, connaissent bien cette pathologie ; sa prise en charge a évolué de manière très intéressante, en particulier à Lyon dans l'équipe du professeur Olivier Revol. Il y a cependant trop peu de professionnels formés, par rapport au nombre d'enfants concernés. Ces troubles sont détectés lors des apprentissages, parce qu'ils affectent la capacité des enfants à se concentrer. Nous constatons que notre système scolaire n'est pas du tout adapté à l'accueil des enfants souffrant de ces troubles. Il y a des expérimentations intéressantes, par exemple des « vélo-bureaux » dans des classes, où des enfants peuvent suivre la classe tout en pédalant - on constate que cela augmente leur attention et leurs performances. On sait aussi que, d'une manière plus générale, les enfants manquent d'exercices et d'activités physiques, alors que c'est une partie de la solution. Les États-Unis ont une politique plus « médicamenteuse », avec une mise sous traitement parfois abusive, c'est tout cela qu'il faut examiner.
Mme Jocelyne Guidez . - Merci à la rapporteure, ce sujet est particulièrement complexe et les auditions nous ont permis d'avancer. Il est vrai que l'école n'est pas adaptée, nous avons beaucoup de travail en la matière. J'ai été étonnée d'une certaine animosité entre associations, ces mauvaises relations compliquent les choses.
J'ai entendu les difficultés que ce texte pourrait poser ; c'est pourquoi le groupe UC a décidé de le retirer et d'utiliser sa niche parlementaire pour faire un débat sur le sujet en séance plénière. Il y a une attente très forte des parents, je n'ai jamais reçu autant de mails : les parents savent d'autant mieux de quoi ils parlent que, souvent, l'un des deux est lui-même TDAH. Je suis convaincue que notre débat sera enrichissant, le rapport apporte déjà une contribution des plus utiles. En tout état de cause, j'ai bien l'intention de poursuivre les travaux et de redéposer un texte plus complet.
Mme Élisabeth Doineau . - Je remercie Jocelyne Guidez d'avoir, avec sa proposition de loi, abordé un sujet appartenant au quotidien de nombreuses familles. Je salue également la sage décision de notre rapporteure face aux réactions suscitées par ce texte ; il faut savoir rester bienveillants et ouverts au dialogue.
Je poserai prochainement une question orale sur les plateformes évoquées par la rapporteure. Il est exact que des parents se trouvent en difficulté pour faire prendre en charge leur enfant. De fait, les métiers manquent d'attractivité et tendent à se désinstitutionnaliser. Ainsi, de nombreux orthophonistes ont quitté le milieu hospitalier pour s'installer en libéral. Cela fait craindre un risque de sélection des enfants traités et limite leur prise en charge multidisciplinaire.
Ce qui relève du handicap apparaît toujours complexe et nous devons ensemble, sans polémique, trouver des solutions.
Mme Laurence Cohen . - Je remercie à mon tour nos deux collègues, qui ont fait émerger un sujet important, sur lequel il me semble indispensable de débattre.
L'école peine à dépister les troubles de l'attention, autant que les « dys ». Les enfants concernés pâtissent d'un déficit de prise en charge à l'hôpital comme en libéral, où les professionnels apparaissent surchargés. Les familles doivent parfois attendre plusieurs mois pour obtenir un rendez-vous en cabinet ou en centre médico-psychologique (CMP), qu'il soit public ou privé. Nous manquons d'orthophonistes ; il convient, là aussi, de supprimer le numerus clausus .
Nous devons effectivement travailler sur les plateformes, dont la multiplication m'inquiète : elles ne constituent pas une réponse adaptée aux troubles constatés chez certains enfants.
Il convient également de mieux former les accompagnants d'élèves en situation de handicap (AESH) et d'améliorer l'éducation à la santé au sein des familles. Trop souvent, les parents croient que la situation de leur enfant trouvera une issue l'âge venant, alors qu'un traitement s'avère nécessaire.
Je partage l'analyse de Florence Lassarade : le recours aux médicaments, massif aux États-Unis, ne constitue pas une solution.
Mme Corinne Féret . - Je remercie à mon tour l'auteure et la rapporteure de la proposition de loi. Nous devons débattre de ce sujet, qui concerne de nombreuses familles.
Mme Laurence Rossignol . - Je salue le travail réalisé par nos deux collègues et approuve la proposition de débattre du sujet en séance publique.
Les troubles de l'attention provoquent des symptômes multifactoriels ; multifactorielle est également la souffrance des enfants et des familles.
Comme sur d'autres sujets relatifs à la santé mentale - l'aliénation parentale et le recours massif aux médicaments par exemple - évitons de suivre l'exemple américain. La Caisse nationale d'assurance maladie (CNAM) réalise une étude portant sur les prescriptions de molécules aux enfants, qui semble indiquer une augmentation inédite des traitements médicamenteux ; je m'en inquiète.
Les parents cherchent certes désespérément des solutions, mais les molécules comme la Ritaline ne doivent pas être utilisées en premier recours. Hélas, compte tenu du déficit démographique dont souffrent les professions concernées, les traitements médicamenteux risquent de se multiplier.
L'idée d'un dépistage généralisé des troubles de l'attention interroge : qui en sera chargé ? Avec quels outils ? Quels seront les traitements proposés en cas de diagnostic ? Les divergences - du domaine de la santé publique - apparaissent nombreuses sur le sujet.
M. Daniel Chasseing . - Je remercie Jocelyne Guidez et je félicite Annick Jacquemet de son rapport très précis ; elle a notamment réalisé un important travail d'auditions. Le TDAH est un syndrome méconnu et douloureux pour les familles. Même si des progrès ont été réalisés depuis quelques années, il importe d'améliorer le dépistage pour mieux accompagner les familles, qui sont en grande difficulté.
Mme Annick Jacquemet , rapporteure . - Le constat est partagé, nous manquons de professionnels. Les familles le savent, pour obtenir un rendez-vous et entrer dans le circuit, les délais sont longs. Elles doivent parfois attendre plusieurs mois, voire des années. Les familles les plus aisées peuvent mieux prendre en charge leurs enfants. Elles déboursent souvent 300 euros par mois. Les autres baissent les bras, d'autant que, dans plus de 50 % des cas, un enfant TDAH a un parent lui-même TDAH. Ce dernier a donc des difficultés à remplir les dossiers.
Florence Lassarade a parlé des écoles. Dans les établissements où il y a déjà un ou deux cas de TDAH, les parents renseignent les enseignants sur cette maladie pour arriver à une meilleure prise en charge. Une association a essayé de développer les « vélos bureaux », car les enfants atteints de ce trouble sont actifs et éprouvent le besoin de bouger. Il peut effectivement s'agir d'une solution.
Le dialogue a été engagé, car j'ai été choquée par certains mails émanant notamment d'associations d'autistes. J'ai donc souhaité les auditionner. C'est un dialogue qui sera poursuivi avec l'ensemble des associations pour parvenir à des solutions convenant à chacun. Il n'y a pas lieu d'être en rivalité entre ces différents troubles, il convient plutôt de travailler ensemble.
Laurence Rossignol a évoqué des médicaments et l'étude de la CNAM sur les prescriptions. Beaucoup de parents sont soulagés d'avoir accès à un traitement lorsqu'ils se heurtent à un mur et ne trouvent pas de solution. Les médicaments ne sont pas prescrits en première intention, mais seulement lorsque la situation devient infernale. L'enfant TDAH a un impact sur l'ensemble de la famille, qu'il s'agisse de la fratrie ou des parents. Le médicament, avec toutes les réserves que l'on peut émettre, soulage les familles, d'autant que le traitement peut être réduit ou interrompu durant les vacances scolaires.
Quoi qu'il en soit, je rassure les associations TDAH, qui étaient en grande attente sur cette proposition de loi, nous continuons à travailler avec elle.
Mme Catherine Deroche , présidente . - Il est toujours compliqué, lorsqu'un texte présente un intérêt, de surseoir à son parcours législatif. Le remplacement par un débat constitue néanmoins une bonne solution.
Mme Jocelyne Guidez . - Quand on rencontre des difficultés, mieux vaut être sage et accepter l'organisation d'un débat. Laurence Cohen l'a rappelé, nous avons eu très peu de temps pour organiser les auditions. Or il était effectivement important d'entendre les orthophonistes. C'était une proposition de loi d'appel, nous pourrons retravailler cette question après le débat.
EXAMEN DES ARTICLES
Articles 1 er , 2, 3, 4, 5
Les articles 1 er à 5 ne sont pas adoptés.
La proposition de loi n'est pas adoptée.
Conformément au premier alinéa de l'article 42 de la Constitution, la discussion en séance portera en conséquence sur le texte initial de la proposition de loi déposée sur le Bureau du Sénat.
RÈGLES RELATIVES À L'APPLICATION DE L'ARTICLE 45
DE LA
CONSTITUTION ET DE L'ARTICLE 44 BIS, ALINÉA 3,
DU RÈGLEMENT DU
SÉNAT (« CAVALIERS »)
En application du vademecum sur l'application des irrecevabilités au titre de l'article 45 de la Constitution, adopté par la Conférence des Présidents, la commission des affaires sociales a arrêté, lors de sa réunion du mercredi 26 janvier 2022, le périmètre indicatif de la proposition de loi visant à améliorer la prise en charge des personnes atteintes du trouble du déficit de l'attention avec ou sans hyperactivité (n° 99, 2021-2022).
Elle a considéré que ce périmètre incluait des dispositions relatives à la prévention et à la prise en charge des troubles du neuro-développement.
LISTE DES PERSONNES ENTENDUES
___________
• Jocelyne Guidez, auteure de la proposition de loi
• Haute Autorité à la Santé (HAS)
Christine Revel-Delhom, cheffe de projet au sein du service des bonnes pratiques (SBP) de la direction de l'amélioration de la qualité et de la sécurité des soins (DAQSS)
• Association Hypersupers - TDAH France
Christine Getin , présidente
• Direction générale à l'enseignement scolaire (DGESCO)
Isabelle Bryon , déléguée ministérielle pour l'inclusion scolaire
• Délégation interministérielle à l'autisme et aux troubles du neuro-développement
Claire Compagnon , déléguée interministérielle
Laure Albertini , conseillère experte - politiques inclusives et programme de formation
• MG France
Florence Lapica , vice-présidente
• Association TDAH - Pour une égalité des chances
Stéphanie Jacquet, présidente
Nadia Guessab , référente pour la région Auvergne-Rhône-Alpes
• Association TDAH partout pareil
Fred Schenk , président-fondateur
• Fédération Française d'addictologie en charge de la coordination nationale TDAH Adultes
Dr Etienne Kammerer , vice-président
• Direction générale de la cohésion sociale (DGCS)
Prisca Vinot-Wolf , chargée de mission stratégie autisme et scolarité des enfants handicapés
Laurent Dubois-Mazeyrie , adjoint à la chargée de mission stratégie autisme et scolarité des enfants handicapés
• Direction de la sécurité sociale (DSS)
Charles Rigaud , adjoint au chef du bureau des établissements de santé et médico--sociaux
• Institut Pi-Psy
François Vialatte, président
Aurore Vialatte, directrice scientifique
• TypiK'AtypiK
Virginie Bouslama , présidente
• France autisme
Danièle Langloys, présidente
• Sesame-autisme
Christine Meignien , présidente
LA LOI EN CONSTRUCTION
___________
Pour naviguer dans les rédactions successives du texte, visualiser les apports de chaque assemblée, comprendre les impacts sur le droit en vigueur, le tableau synoptique de la loi en construction est disponible sur le site du Sénat à l'adresse suivante :
http://www.senat.fr/dossier-legislatif/ppl21-099.html
* 1 https://magistere.education.fr
* 2 https://www.reseau-canope.fr/cap-ecole-inclusive
* 3 Audition de l'association Hypersupers-TDAH France.
* 4 Haute autorité de santé, « Trouble du neurodéveloppement/TDAH : Diagnostic et prise en charge des enfants et adolescents, note de cadrage validée par le Collège le 10 novembre 2021.
* 5 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées.
* 6 Loi n° 2019-791 du 26 juillet 2019 pour une école de la confiance.
* 7 Article R. 2132-1 du code de la santé publique, dans sa rédaction issue du décret n° 2019-137 du 26 février 2019 relatif aux examens médicaux obligatoires de l'enfant et au contrôle de la vaccination obligatoire.
* 8 Arrêté du 26 février 2019 relatif au calendrier des examens médicaux obligatoires de l'enfant.
* 9 Article L. 2135-1 du code de la santé publique, créé par la loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019.
* 10 Circulaire interministérielle N° DIA/DGCS/SD3B/DGOS/R4/DGESCO/2021/201 du 23 septembre 2021 relative au déploiement des plateformes de coordination et d'orientation et l'extension du forfait d'intervention précoce de 7 à 12 ans.
* 11 Florence Veber et Jean-Charles Ringard, « plan d'action pour les enfants atteints d'un trouble spécifique du langage », mars 2001, rapport qui a inspiré la circulaire DHOS/O 1 n° 2001-209 du 4 mai 2001 relative à l'organisation de la prise en charge hospitalière des troubles spécifiques d'apprentissage du langage oral et écrit.
* 12 Igas, Évaluation du fonctionnement des Centres d'action médico-sociale précoce (CAMSP), des Centres médico-psycho-pédagogiques (CMPP), et des Centres médico-psychologiques de psychiatrie infanto-juvénile (CMP-IJ), septembre 2018.
* 13 Article L. 2132-2-1 du code de la santé publique, dans sa rédaction issue de l'article 51 de la loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019.
* 14 Article L. 2135-1 du code de la santé publique, créé par la loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019.
* 15 Arrêté du 16 avril 2019 relatif au contrat type pour les professionnels de santé mentionnés aux articles L. 4331-1 et L. 4332-1 du code de la santé publique et les psychologues pris en application de l'article L. 2135-1 du code de la santé publique.
* 16 Instruction interministérielle N° DGCS/SD3B/DGOS/DSS/DIA/2019/179 du 19 juillet 2019 relative à la mise en oeuvre des plateformes de coordination et d'orientation dans le cadre des parcours de bilan et intervention précoce des enfants de moins de 7 ans présentant des troubles du neuro-développement.
* 17 Avenant 9 à la convention nationale organisant les rapports entre les médecins libéraux et l'assurance maladie signée le 25 août 2016.