N° 579
SÉNAT
SESSION ORDINAIRE DE 2009-2010
|
Enregistré à la Présidence du Sénat le 23 juin 2010 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) par le groupe de travail (2) sur la fin de vie ,
Par M. Nicolas ABOUT,
Sénateur.
|
(1) Cette commission est composée de : Mme Muguette Dini , présidente ; Mme Isabelle Debré, M. Gilbert Barbier, Mme Annie David, M. Gérard Dériot, Mmes Annie Jarraud-Vergnolle, Raymonde Le Texier, Catherine Procaccia, M. Jean-Marie Vanlerenberghe , vice-présidents ; MM. Nicolas About, François Autain, Paul Blanc, Jean-Marc Juilhard, Mmes Gisèle Printz, Patricia Schillinger , secrétaires ; M. Alain Vasselle, rapporteur général ; Mmes Jacqueline Alquier, Brigitte Bout, Claire-Lise Campion, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Yves Daudigny, Mme Christiane Demontès, M. Jean Desessard, Mme Sylvie Desmarescaux, M. Guy Fischer, Mme Samia Ghali, MM. Bruno Gilles, Jacques Gillot, Adrien Giraud, Mme Colette Giudicelli, MM. Jean-Pierre Godefroy, Alain Gournac, Mmes Sylvie Goy-Chavent, Françoise Henneron, Marie-Thérèse Hermange, Gélita Hoarau, M. Claude Jeannerot, Mme Christiane Kammermann, MM. Ronan Kerdraon, Marc Laménie, Serge Larcher, André Lardeux, Dominique Leclerc, Jacky Le Menn, Jean-Louis Lorrain, Alain Milon, Mmes Isabelle Pasquet, Anne-Marie Payet, M. Louis Pinton, Mmes Janine Rozier, Michèle San Vicente-Baudrin, MM. René Teulade, François Vendasi, René Vestri, André Villiers. |
(2) Ce groupe de travail est composé de : M. Nicolas About, président , MM. François Autain, Gilbert Barbier, Gérard Dériot, Mmes Sylvie Desmarescaux, Muguette Dini, M. Jean-Pierre Godefroy, Mmes Marie-Thérèse Hermange, Patricia Schillinger et M. François Vendasi.
AVANT-PROPOS
Mesdames, Messieurs,
Il faut être humble lorsque l'on aborde la question de la fin de vie et que l'on cherche à déterminer les attitudes souhaitables face à ces moments que le législateur définit, dans le langage de la médecine, comme la « phase avancée ou terminale d'une affection grave et incurable » . Humble, car tout ce qui touche au mystère de la mort nous renvoie à la fragilité de l'être humain. Humble, car il existe un écart entre les lois, qui disposent pour tous et cherchent à permettre que la vie s'achève dans les meilleures conditions possibles, et la singularité de chaque histoire personnelle, de chaque chemin parcouru par un individu et ses proches jusqu'au terme de son existence.
C'est pour tenter de réduire le plus possible cet écart, irréductible et parfois douloureux, entre ce que détermine la volonté générale et ce que les individus acceptent comme constituant une fin de vie apaisée, que la commission des affaires sociales a formé en son sein un groupe de travail. Celui-ci a cherché, au travers d'auditions menées sans a priori, à établir un constat commun aux différentes tendances politiques et philosophiques, en prenant le temps d'une réflexion de fond plutôt que de réagir face à tel ou tel cas particulier.
Un premier constat, d'ordre historique, se dégage : depuis le XVIII e siècle, la réflexion sur la mort, refusée par la société, est devenue l'apanage de la médecine, qui en a construit une approche technique. En effet, confrontée au caractère « à peine pensable » de la mort 1 ( * ) dans le cadre d'une société en voie de laïcisation, la société française s'est « séparée » de la mort en marginalisant progressivement ses manifestations sociales 2 ( * ) . Comme le souligne Vladimir Jankélévitch, l'impossibilité de penser la mort a entraîné une pensée « autour de la mort » et sur « autre chose que la mort ». Ce sont les médecins qui se sont saisis de la réflexion sur la mort, mais eux non plus n'ont pas pensé la mort en tant que telle mais comme un problème physiologique. L'étude des mécanismes de la mort est ainsi, dès cette époque, indissociable des progrès dans la connaissance du vivant. Surtout, la vision de la mort comme processus vital a permis d'envisager sa « réversibilité », voire sa « guérison », et de donner naissance aux techniques de réanimation 3 ( * ) . Face au refoulement social de la mort, la médecine a ainsi développé une réponse technique destinée à retarder le plus possible l'arrêt des fonctions vitales.
Cette appréhension technique de la mort a rejailli sur la vision qu'en a la société ; elle englobe la prise en charge du défunt, et même la vision de l'au-delà véhiculée par la culture populaire. Toutes deux apparaissent « administratives » et « sécularisées » afin de mieux « ruser » avec la mort et nier son caractère tragique 4 ( * ) . Bien qu'inévitable, la mort apparaît ainsi, pour les médecins autant que pour la société, comme un échec voire une honte 5 ( * ) .
Ce déni de la mort entraîne une indifférence, au moins de façade, des Français où se mêlent fatalisme abstrait et inconscience : interrogés par la presse, la majorité des Français déclarent ne pas songer à la mort 6 ( * ) . Cette indifférence disparaît pourtant dès que la perspective du trépas se fait plus concrète, que ce soit pour un proche ou lorsqu'est évoquée la possibilité de la souffrance. Dès lors, la mort idéale se révèle être la mort soudaine et en état d'inconscience, celle qui survient pendant le sommeil 7 ( * ) . Ainsi, alors que la médecine voit la mort comme un processus, l'opinion publique continue à la souhaiter instantanée, pour que la fin de vie n'impose ni contraintes, ni réflexion.
Or cette aspiration à une mort instantanée, indolore et inconsciente ne se réalise que rarement. Il y a dix ans, le rapport de Lucien Neuwirth sur les soins palliatifs notait que « 70 % des décès ont lieu, aujourd'hui, en institution » 8 ( * ) . Depuis, ces proportions sont restées stables, comme le montrent les données publiées par l'Insee 9 ( * ) . Or, cette géographie de la mort n'est pas sans lien avec la durée de la fin de vie. Tout d'abord, si les décès survenus au domicile de la personne ou en maison de retraite peuvent être soudains, tel n'est pas systématiquement le cas. En 2006, 12 % des hospitalisations à domicile étaient liées aux soins palliatifs, pour une durée médiane de seize jours mais d'une durée moyenne de trente-cinq jours pouvant atteindre plus de 114 jours dans 5 % des cas et 257 jours dans 1 % des cas 10 ( * ) . Les décès en établissement hospitalier ou en clinique entraînent pour leur part, quasi systématiquement, la prise de mesures destinées à retarder l'échéance, et ne surviennent qu'après un délai estimé à treize jours en moyenne par le rapport de l'inspection générale des affaires sociales sur la mort à l'hôpital 11 ( * ) .
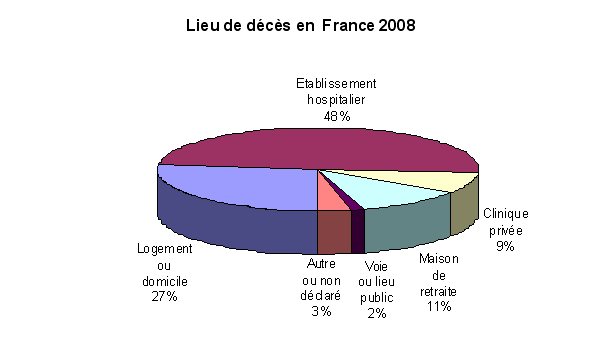
Source Insee
Assister à la fin de vie de ses proches et vivre soi-même une fin de vie non instantanée est donc le sort réservé à la grande majorité de la population. Face à cette épreuve, la possibilité de choisir le terme de son existence peut paraître comme une liberté. Toutefois, si le suicide n'est plus réprimé en France depuis le code pénal de 1810, le législateur a jusqu'à présent refusé d'autoriser les médecins à pratiquer l'injection de substances létales aux personnes en fin de vie.
La loi n° 2005-370 du 22 avril 2005 relative aux droits des malades et à la fin de vie, dite loi Leonetti, dernier en date des textes consacrés aux aspects médicaux de la fin de vie, a en effet adopté une autre approche. Elle a cherché à rompre avec la vision technique de la mort en interdisant l'acharnement thérapeutique, c'est-à-dire les mesures « inutiles, disproportionnées ou n'ayant d'autre effet que le seul maintien artificiel de la vie » . A la suite de la loi dite Kouchner du 4 mars 2002 12 ( * ) , elle a rendu au malade en fin de vie la maîtrise des soins qui lui sont administrés, en prévoyant son information sur les effets potentiels des traitements, et en lui reconnaissant le droit de demander leur arrêt même s'ils sont destinés à prolonger sa vie. La loi a également encadré la possibilité de cet arrêt pour les personnes incapables d'exprimer leur volonté. Elle s'est ainsi inscrite dans la logique amorcée par le Sénat en 1994 et consacrée par la loi du 9 juin 1999 visant à garantir le droit à l'accès aux soins palliatifs 13 ( * ) , c'est-à-dire dans l'acceptation du passage du « cure » au « care », dans l'acceptation de la prise en charge de la douleur après la fin des tentatives de guérison. Ainsi, aucune décision ayant pour effet secondaire d'abréger la vie ne peut être prise sans que le malade en soit informé, mais il peut obtenir l'interruption de traitements curatifs, cet arrêt devant entraîner sa prise en charge par des traitements palliatifs.
La loi du 22 avril 2005 a cependant fait l'objet d'une double critique. La première, largement partagée, et reprise par Jean Leonetti lui-même dans le rapport d'évaluation qu'il a élaboré à la demande du Premier ministre et du Président de l'Assemblée nationale sur l'application de la loi qui porte son nom, est relative à l'insuffisance de l'offre de soins palliatifs et à la méconnaissance des textes législatifs. Le rapport de l'Igas de janvier 2010 sur la mort à l'hôpital pointe lui aussi l'inadéquation des structures hospitalières à la fin de vie et l'absence de réflexion systématique sur la mort au sein des équipes concernées. La deuxième critique est plus radicale. Elle conteste le recours à la démarche palliative ou, au moins, son caractère exclusif.
Afin de mesurer la portée de ces critiques, il convient de mener une réflexion sur deux niveaux complémentaires : les principes et les pratiques. Il importe tout d'abord de réunir les éléments permettant à chacun de déterminer si l'interdiction de donner la mort, principe fondateur de nos sociétés, peut souffrir une nouvelle exception. Mais cet aspect théorique doit d'appuyer sur une approche pragmatique, tendant à mieux connaître les pratiques médicales entourant la fin de vie et les circonstances de la mort dans notre pays.
I. L'INTERDICTION DE DONNER LA MORT
Le terme euthanasie a pris aujourd'hui un sens différent de son sens originel. En effet, l'étymologie grecque du terme renvoie à la « bonne mort », c'est-à-dire à la mort souhaitable, qui est d'abord la mort du héros puis celle qui vient couronner une vie de vertus, le plus souvent consacrée à la cité. Lors de son audition, le philosophe Bertrand Vergely soulignait que la mort peut apparaître comme une « oeuvre », un message à la postérité. En ce sens la mort de Socrate est une « bonne mort », une euthanasia . Si l'on suit cette définition, la part plus ou moins grande de la souffrance n'entre pas en ligne de compte.
Ce n'est qu'à partir de la réinterprétation des sources antiques par la Renaissance, notamment dans l' Utopie de Thomas More et surtout à la fin du XIX e siècle, que le mot euthanasie est progressivement associé à l'idée d'éviter la souffrance, jusqu'à devenir la « science de rendre la mort douce » et aujourd'hui la mort douce elle-même, « de laquelle la souffrance est absente, soit naturellement, soit par l'effet d'une thérapeutique dans un sommeil provoqué » 14 ( * ) .
Mais le sens du terme paraît avoir encore évolué, principalement du fait de l'action de l'association pour le droit de mourir dans la dignité (ADMD) fondée en 1980. Pour l'opinion publique, l'euthanasie est devenue une mort sans douleur, au moment que l'on choisit, voire, selon les termes du texte qui a inspiré la création de l'ADMD, « mourir dignement, à son heure, selon son style » 15 ( * ) .
La polysémie du mot « euthanasie » recouvre donc une variété d'approches de la fin de vie. L'un des problèmes cruciaux est la place accordée à la douleur dans la pratique médicale comme dans la réflexion sur la fin de vie ; une difficulté encore plus irréductible concerne la conception de la mort elle-même : faut-il l'accepter ou peut-on la maîtriser ?
A. LA VOLONTÉ DE SOULAGER LA DOULEUR
1. Une volonté commune aux partisans des soins palliatifs et de l'euthanasie
Le philosophe Michel Onfray, lors de son audition par le groupe de travail, s'est attaché à dénoncer une conception du « pouvoir salvifique de la douleur » liée à la vision catholique de l'existence et sous-jacente à la théorie des soins palliatifs. Cependant, une telle conception ne semble orienter aucune des stratégies mises en place dans la réponse à la fin de vie. Le refus de l'acharnement thérapeutique, commun à l'ensemble des familles de pensée entendues par le groupe de travail, ne s'accompagne pas d'un abandon à la maladie de la personne en fin de vie. Comme l'a souligné le professeur Sadek Beloucif, l'avis du comité national consultatif d'éthique sur « Fin de vie et euthanasie » 16 ( * ) considère comme le fondement des soins palliatifs le fait que l'on peut arrêter un traitement mais jamais les soins. L'histoire du développement de ces soins, présentée au groupe de travail par le docteur Jean-Christophe Mino 17 ( * ) , montre bien que ceux-ci reposent depuis l'origine sur la recherche de la meilleure prise en compte de la douleur pour parvenir à la soulager.
Sensibilisée à la question des malades en fin de vie à partir de son expérience d'infirmière pendant la deuxième guerre mondiale, la fondatrice du mouvement palliatif, Cecily Saunders, s'attacha à soulager les douleurs des malades atteints d'un cancer et souffrant des conséquences tant de leur maladie que des traitements lourds qui leur étaient prescrits. Son action s'est déployée en deux temps au sein des structures hospitalières existantes. Elle a tout d'abord développé des techniques permettant de surmonter le risque d'addiction aux opiacés, qui en restreignait l'usage, écartant ainsi l'assimilation entre mort sans douleur et mort « droguée ». Surtout, afin d'agir le plus possible sur les causes elles-mêmes de la douleur, elle a élaboré le concept de « douleur totale », qui « reconnaît la présence et l'intrication des dimensions physique, psychologique, sociale et spirituelle de la douleur ». Ces travaux ont abouti à la création du premier établissement spécialisé en 1967. Celui-ci servira de modèle pour les unités de soins palliatifs, créées en France à la suite de la circulaire dite Laroque du 26 août 1986 « relative à l'organisation des soins et à l'accompagnement des malades en phase terminale ». Depuis la nouvelle impulsion donnée par la loi du 9 juin 1999, des plans de développement des soins palliatifs se sont succédés de manière quasi ininterrompue, sans que les besoins aient jamais pu être satisfaits.
* 1 Vladimir Jankélévitch, « La mort », Champs, Flammarion, (1977) 2003.
* 2 Philippe Ariès, « L'homme devant la mort », Le Seuil, 1977.
* 3 Claudio Milanesi, « Mort-instant et mort-processus », Dix-huitième siècle, n°23, 1991, pp. 171-190.
* 4 Roger Caillois, « La représentation de la mort dans le cinéma américain », Quatre essais de sociologie contemporaine, Olivier Perrin, 1951.
* 5 Gunther Anders, « L'obsolescence de l'homme », (1956) 2002.
* 6 Enquête du magazine Psychologies, juillet 2009 : 69 % des sondés déclarent ne pas songer à la mort.
* 7 Même enquête, Psychologies, juillet 2009 : 82 % des sondés déclarent préférer que leur mort se produise à leur insu et 52 % redouter de devoir souffrir.
* 8 Rapport d'information Sénat n° 207 (1998-1999), du 10 février 1999, de Lucien Neuwirth au nom de la commission des affaires sociales, « Les soins palliatifs et l'accompagnement ».
* 9 « Statistiques d'état civil sur les décès en 2008 », Société, n° 103, décembre 2009.
* 10 Institut de recherche et de documentation en économie de la santé (Irdes), Anissa Afrite et Alii, « L'hospitalisation à domicile, une prise en charge qui s'adresse à tous les patients », Questions d'économie de la santé, n° 140, mars 2009. Les données analysées datent de 2006.
* 11 Françoise Lalande, Olivier Veber, « La mort à l'hôpital », Igas, janvier 2010 (les données servant de base aux statistiques mentionnées datent de 2007).
* 12 Loi n°2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
* 13 Loi n° 99-477.
* 14 Trésor de la langue française, s.v.
* 15 « Un droit », article de Michel Lee Landa, 19 novembre 1979, www.admd.net
* 16 Avis n° 63, du 27 janvier 2000.
* 17 Cf. annexes







