JAPON
Tableau 1 : Japon - Principales données sur la dépendance
|
2009 |
2020 |
2050 |
|
|
Population de plus de 65 ans (% totale) |
23% |
28% |
38% |
|
Population dépendante (% des + 65 ans) |
1/6 |
1/5 |
1/5 |
|
Population dépendante (millions) |
5,0 |
6,9 |
7,2 |
|
Coût de la dépendance (% PIB) - hors nouvelles mesures |
1,5 % |
2,3 % |
4,3 % |
|
- y. c. nouvelles mesures |
1,5 % |
- |
4,8-5,6 % |
|
Coût de l'assurance dépendance publique (Mds de yens) |
|||
|
- hors nouvelles mesures |
7 000 |
15 000 |
40 000 |
|
- y. c. nouvelles mesures |
7 000 |
- |
45-55 000 |
|
Soins à domicile (% du total) |
3/4 |
- |
- |
|
Soins à domicile pratiqués par le secteur privé (% du total) |
40% |
- |
- |
|
Activité de la prise en charge des personnes âgées au sens large (retraite, dépendance... ; % du PIB) |
6% |
7% |
- |
|
Activité de la prise en charge de la dépendance
|
2% |
- |
- |
Sources : NIPSS, Cabinet Office, SER de Tokyo.
Eléments de contexte général :
Politique globale en matière de services à la personne :
La multitude de services à la personne que l'on connaît en France (jardinage, garde des enfants...) n'ont que peu de prise au Japon , un certain nombre de services à la personne étant assurés au sein des familles, leur développement n'étant pas une priorité du gouvernement.
Le système public d'assurance dépendance a au contraire été un puissant moteur au développement de l'aide aux personnes âgées, et représente aujourd'hui l'essentiel du secteur des services à la personne . Le marché de l'aide aux personnes âgées devrait connaître une croissance sensible dans les années à venir, du fait des besoins créés par le vieillissement relativement marqué de la population japonaise et en raison de la politique du gouvernement démocrate, qui compte plus que jamais sur ce secteur pour créer de la croissance et de l'emploi.
Système d'assurance dépendance pour personnes âgées :
Son introduction en 2000 répond aux besoins créés par le vieillissement de la population et à la volonté du gouvernement de mieux contrôler les dépenses de santé des plus de 65 ans , dont le montant est deux à trois fois supérieur à la moyenne nationale. Les personnes âgées peuvent bénéficier en fonction de leur niveau de dépendance de soins médicaux et de services :
- à domicile (visites, soutien dans les tâches quotidiennes aux personnes à mobilité réduite, hospitalisations à domicile...)
- dans des établissements spécialisés.
Trois quarts des soins sont pratiqués à domicile grâce notamment à la déréglementation de ce marché, assuré désormais à hauteur de 40% par des prestataires du secteur privé. 5 millions de personnes ont bénéficié de ces soins et services dans le cadre de l'assurance en 2009. Les collectivités locales remplissent la fonction d'assureur et choisissent les prestataires de soins à domicile.
1. Quelle place représentent les services à la personne dans l'économie (part du PIB, nombre d'emplois en heures de travail ou en ETP) ?
L'industrie japonaise de la prise en charge des personnes âgées au sens large (retraite, dépendance...) représente selon le gouvernement environ 6% du PIB. Selon les statistiques du Ministère de la Santé, du Travail et des Affaires sociales, 1,3 million de personnes étaient employés en 2008 dans le secteur de la dépendance des personnes âgées, soit 2% de la population active.
2. Sont-ils identifiés comme des gisements d'emploi ? Sont-ils perçus comme un enjeu national et existe-t-il une démarche prospective à leur endroit ?
Emploi :
Le gouvernement voit dans le secteur de la prise en charge de la dépendance des personnes âgées l'une des sources principales de créations d'emplois, si ce n'est la plus importante dans les années à venir . Selon le Ministère japonais de la Santé, du Travail et des Affaires sociales, 1,3 million de personnes avaient un emploi en 2008 en relation avec les soins et les services de prise en charge de la dépendance des personnes âgées, un nombre en hausse de 34% par rapport à 2005, mais jugé insuffisant compte tenu des besoins actuels et futurs du fait du vieillissement de la population. Le gouvernement démocrate, qui fait de la prise en charge des personnes âgées un des six principaux axes de développement de sa nouvelle stratégie de croissance à moyen terme, estime que les créations d'emplois dans le secteur au sens large (dépendance mais aussi retraite) pourraient s'élever au total à 2,8 millions (4% de la population active) d'ici 2020.
|
Tableau 2 : Emplois liés à la prise
en charge
Sources : Cabinet Office, SER de Tokyo. |
Enjeu et démarche prospective :
• La prise en charge de la dépendance est un enjeu majeur pour le gouvernement japonais depuis les années 1990.
Les précédents gouvernements avaient fait le choix de la soutenabilité financière du système d'assurance dépendance pour personnes âgées . Sa mise en place en 2000 est accompagnée d'une part par des incitations à privilégier les soins à domicile à l'hospitalisation (pas de remboursement des frais d'hébergement...), d'autre part par une plus grande participation de la population au coût de la dépendance (ticket modérateur de 10%, versement d'une cotisation sociale revue par ailleurs à la hausse en 2006...). Les conditions requises à l'attribution des droits, qui déterminent ensuite les plafonds de remboursement, ont également été durcies afin de ralentir la hausse du nombre de bénéficiaires.
Malgré ces efforts, les dépenses liées à la dépendance des personnes âgées continueront de croître à un rythme élevé en raison du vieillissement de la population . Selon l'Institut de recherche japonais sur la population et sur la sécurité sociale (NIPSS), les dépenses relatives à l'assurance dépendance, estimées au départ à 0,9% du PIB pour 2006, se sont établies cette année-là à 1,3% du PIB et pourraient atteindre 2,3% du PIB en 2020 et 4,3% en 2050, à dispositif de prise en charge constant.
|
Tableau 3 : Coût de la
dépendance
Sources : NIPSS, SER de Tokyo. |
• L'arrivée au pouvoir du gouvernement démocrate a changé la donne. La priorité du gouvernement n'est plus à la soutenabilité mais à l'amélioration du système de prise en charge de la dépendance.
La stratégie du nouveau gouvernement est centrée autour de deux axes :
- côté offre, revaloriser le capital humain du secteur et accélérer le développement des établissements d'accueil, afin de résoudre les pénuries de ressources humaines et matérielles du secteur ;
- côté demande, assouplir les conditions d'accès à la prise en charge de la dépendance pour mieux répondre aux besoins et inquiétudes des Japonais.
Coût des nouvelles mesures : Financée en grande partie par des économies réalisées sur d'autres dépenses dans le cadre de la revue générale de la dépense publique, une réforme du secteur de la dépendance augmentera quand même le coût de la prise en charge de la dépendance de l'ordre de 0,5 à 1,3 point, pour s'élever entre 4,8% et 5,6% du PIB en 2050.
|
Tableau 4 : Coût de la dépendance
Sources : NIPSS, SER de Tokyo. |
3. Font-ils l'objet d'une politique publique, à l'image de la France avec le plan de développement des services à la personne 182 ( * ) ? Si oui :
Il n'existe pas de politique publique pour les services à la personne autres que les services d'aide à la dépendance.
a. Quelles sont les grandes étapes de la politique de soutien au secteur des services à la personne ? Détailler les mesures (fiscales, sociales, aides directes) et leur coût pour les finances publiques.
Etapes de la politique d'aide aux personnes âgées dépendantes :
1989-1994, Gold Plan : le gouvernement japonais a élaboré le Gold Plan , qui prévoyait notamment de doubler en dix ans l'offre de soins et de services pour les personnes âgées. Le Gold Plan a été partiellement financé par l'introduction de la taxe sur la consommation (à 3%) la même année.
1994-1999, New Gold Plan : la demande de plus en plus forte de ces services a obligé le gouvernement, désireux de garantir la soutenabilité financière du système, à établir en 1994 le New Gold Plan qui programmait, sur cinq ans, la levée de nouvelles taxes (hausse en 1997 de la taxe sur la consommation de 3% à 5%...).
Depuis 2000, Long-Term Care Insurance : le Japon s'est par la suite doté rapidement d'un système d'assurance dépendance : la Long-Term Care Insurance Law a été adoptée en 1997 et son entrée en vigueur date d'avril 2000.
Financement de l'assurance dépendance (environ 7 000 Mds de yens ou 1,5% du PIB en 2010) :
|
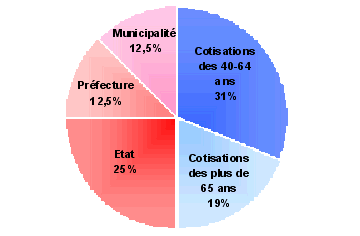
Graphique 1 : part des différents
acteurs dans le financement de
|
Hors ticket modérateur, qui s'élève à 10% (0,15% du PIB), le financement de l'assurance dépendance est assuré à part égale par les assurés (versement des cotisations - 0,7% du PIB) et par le secteur public (en partie via la hausse en 1997 de 2 points à 5% de la taxe sur la consommation - 0,7% du PIB). L'Etat a ainsi décidé de ne pas faire supporter aux entreprises le coût de la dépendance.
La première catégorie d'assurés, c'est-à-dire les personnes âgées de plus de 65 ans (29 millions de personnes aujourd'hui, ou 23% de la population), contribuent à hauteur de 19% au financement du système (85% des cotisations sont directement prélevées sur les prestations retraite - les cotisations mensuelles s'élèvent depuis 2006 à 4 090 yens - 27 €).
La deuxième catégorie d'assurés, composée des personnes âgées de 40 à 64 ans (43 millions de personnes, ou 33% de la population), contribue pour 31% au financement de l'assurance dépendance. Elle se voit prélever en moyenne 0,88% du salaire mensuel (environ 2 800 yens - 21 € - si l'on se base sur le salaire mensuel moyen tous âges confondus qui s'établissait en 2009 à 315 300 yens - 2 400 €) s'ils sont dans le secteur privé et 0,95% s'agissant des fonctionnaires. Les non-salariés versent une cotisation, d'un montant moyen de 1 300 yens (10 €), au Fonds de remboursement de la sécurité sociale.
Plafond de remboursement :
Le ticket modérateur n'est pas assuré au-delà d'un certain seuil de dépenses cumulées , variant selon le degré de dépendance des patients. Le plafond mensuel autorisé par assuré est aujourd'hui d'environ 50 000 yens (400 euros) pour les assurés du premier niveau, le moins élevé dans l'échelle de la dépendance, dit de « prévention », et environ 360 000 yens (2 800 euros) pour ceux du septième niveau qui concerne les patients nécessitant les soins les plus lourds.
|
Tableau 5 : Plafond autorisé
|
||
|
Niveaux des assurés |
Montant du plafond mensuel |
|
|
Niveau de prévention 1 |
50 000 |
yens (400 euros) |
|
Niveau de prévention 2 |
104 000 |
yens (800 euros) |
|
Niveau de dépendance 1 |
166 000 |
yens (1 300 euros) |
|
Niveau de dépendance 2 |
195 000 |
yens (1 500 euros) |
|
Niveau de dépendance 3 |
268 000 |
yens (1 500 euros) |
|
Niveau de dépendance 4 |
306 000 |
yens (2 400 euros) |
|
Niveau de dépendance 5 |
358 000 |
yens (2 800 euros) |
b. Quelles sont les modalités techniques les plus avancées (chèques préfinancés par l'employeur, etc.) ?
Exemples de mesures au niveau local en matière d'assurance dépendance :
La collectivité locale est l'assureur et choisit les prestataires de soins à domicile. Elle peut accorder et financer des aides complémentaires, qui sont différentes selon les collectivités locales . Par exemple, à Minato-ku, un des vingt-trois arrondissements de la métropole de Tokyo, les habitants âgés de plus de 65 ans peuvent bénéficier, en plus de l'assurance dépendance, de services sociaux partiellement remboursés et fournis par la municipalité, comme :
- des services de repas livrés à domicile ou à prendre sur place dans un centre dédié ;
- des tickets - gratuits - pour l'accès aux bains publics pour les résidents âgés de plus de 70 ans ;
- des séances d'acuponcture et de massage dans un lieu dédié ;
- la distribution - gratuite - de couches jetables aux résidents grabataires ou incontinents ;
- des services de recherche de personnes âgées égarées (démence) ;
- des aides, dont le montant dépend du revenu des ménages, pour réaménager leurs logements (installation de rampe d'escalier, élimination des différences de niveau de plancher...) ;
- la gratuité des bus communautaires pour les personnes âgées de plus de 70 ans et exonérées de l'impôt sur le revenu ;
- des taxis pouvant accueillir des utilisateurs de fauteuils roulants ;
- le prêt de fauteuils roulants.
Système de « volontariat à points » de la ville d'Inagi :
Il existe un système de « volontariat à points » dans certaines collectivités locales pour l'aide à la prise en charge de la dépendance (cf. détails en annexe). Les avantages financiers sont limités du point de vue des volontaires, mais l'intérêt du dispositif est surtout pour ces derniers de s'épanouir tout en contribuant à leur communauté.
Exemples de services pouvant être dispensés par les volontaires (en principe, le volontaire ne doit pas avoir de contacts physiques avec la personne dépendante) :
- préparation des repas et vaisselle ;
- laver, étendre et ranger le linge ;
- aide à la promenade et autres déplacements ;
- tenir compagnie à la personne dépendante ;
- aide dans l'organisation de spectacles, de loisirs.
Depuis l'introduction de ce dispositif, la ville d'Inagi a reçu environ 120 demandes de mission de visites de la part de collectivités locales japonaises.
c. Quel bilan peut-on faire des politiques mises en oeuvre (effets sur l'emploi, sur la croissance, sur l'économie souterraine) ? Dispose-t-on d'évaluations de ces politiques ?
Insertion des femmes sur le marché du travail :
Les femmes sont revenues pour une partie d'entre elles sur le marché du travail, mais le secteur de l'aide aux personnes âgées a contribué à la précarité de leur emploi . Le taux d'activité des 40-59 ans chez les femmes a augmenté d'environ 3 points entre 2000 et 2009 alors que celui des hommes a diminué d'environ 1 point. Les femmes de 40 à 59 ans ont même fortement contribué au développement de l'emploi dans le secteur de l'aide des personnes âgées à domicile : 96% des postes de la profession sont occupés par des femmes et 70% par des personnes âgées de 40 à 60 ans. Près de 50% du personnel a par ailleurs pour expérience de s'être déjà occupé d'un membre de la famille nécessitant des soins de dépendance. Mais 80% des emplois occupés dans le secteur sont « non réguliers » (CDD, temps partiel, intérim...), un taux bien supérieur à celui de l'ensemble de la population active salariée (34% en 2009) ou à celui des femmes dans la population active salariée (53%).
Pénurie de main d'oeuvre :
Le manque de personnels soignants spécialisés dans la prise en charge de la dépendance reste une source de préoccupation du gouvernement . 1,3 million de personnes occupent aujourd'hui un emploi dans le secteur (2% de la population active), un nombre jugé insuffisant au regard des besoins actuels et futurs. Les raisons invoquées pour expliquer ce manque sont la charge élevée de travail et les faibles rémunérations accordées.
Robotique :
La robotique, qui réduit la charge physique supportée par le personnel soignant, est un moyen de lutte contre la pénurie de main d'oeuvre mais n'est pas encore réellement opérationnelle . Le Japon s'intéresse depuis plusieurs années au développement de la robotique humanoïde et de service, mais, malgré une part non négligeable du financement de la recherche assurée par l'Etat (20%), celle-ci reste encore au stade expérimental du fait notamment des solutions préalables à trouver en matière de sécurité. Les autorités ne s'attendent pas à une généralisation de la robotique de service avant 2015.
Certaines entreprises ont toutefois déjà débuté la commercialisation de leurs produits :
- Cyberdyne propose la location, pour un coût unitaire d'environ 2 000 €, de 500 combinaisons robotiques HAL ( Hybrid Assistive Limb ) qui aident le personnel à porter les patients ;
- Japan Logic Machine Co. entend perfectionner Regina , son modèle actuel de robot-assistant, afin qu'il puisse soulever des patients jusqu'à 200 kg (contre 80 aujourd'hui). Sa commercialisation devrait débuter d'ici fin 2010. La société espère vendre 100 unités à un prix d'environ 55 000 € l'unité.
Immigration :
Le recours au Japon à l'immigration ne semble pas une option retenue à ce jour . Certains établissements accueillent certes en formation pendant trois ans quelques centaines d'aides soignants étrangers au total dans le cadre d'accords de partenariat économique avec des pays d'Asie du Sud-est (Indonésie, Philippines...). Sans ce type d'accords bilatéraux et sans diplôme national japonais, la législation japonaise ne leur permettrait pas d'exercer au Japon. Ces aides soignants ne représentent cependant qu'une part marginale du personnel du secteur (ou une à deux personnes par établissement concerné par le programme d'accueil) et rien ne garantit leur réussite à l'examen national nécessaire pour continuer à exercer au Japon après la fin de leur formation : parmi eux, sur 254 candidats à l'examen en 2010, 3 seulement ont obtenu leur diplôme. Toutefois, le gouvernement envisagerait désormais de revoir les restrictions qui empêchent aujourd'hui les infirmiers ayant étudié à l'étranger d'exercer au Japon.
d. Quels en sont les financeurs (État, collectivités locales, sécurité sociale) et quel est le degré de décentralisation dans la définition juridique et la mise en oeuvre du dispositif ? Quels sont les canaux privilégiés pour développer l'offre de services à la personne (particuliers, associations, entreprises, etc.) ? Quel est le poids de chacun ?
Financement de l'assurance dépendance :
Hors ticket modérateur, le financement de l'assurance dépendance est assuré à part égale par les assurés (versement des cotisations) et par le secteur public (cf. réponse à la question 3a).
Gestion :
C'est la collectivité locale, à travers son care manager , qui décide du degré de dépendance des patients (après enquête et examen) et qui établit un programme de services et de soins à donner. La collectivité locale est l'assureur et choisit elle-même les prestataires de soins à domicile. La gestion est donc décentralisée.
Offre :
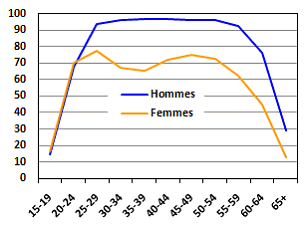
|
Graphique 2 : Taux d'activité
Source : Ministry of Internal affairs
|
Les collectivités locales font
généralement appel aux
organismes prestataires de soins
à domicile des secteurs privé et associatif
. Toutefois,
l'
entraide intergénération-nelle
, même si
elle connaît un recul depuis quelques années du fait de la
nucléarisation de la famille, existe toujours au Japon. Les enfants
perçoivent comme un devoir le fait de s'occuper de leurs parents
vieillissants. Les Japonaises sont ainsi nombreuses à arrêter de
travailler après leur mariage
(le taux d'activité des femmes
passe de 77% pour les
25-29 ans à 67% pour les 30-34 ans) ou se
dirigent vers des emplois à temps partiel, ce qui leur permet
d'effectuer les tâches qu'on attend traditionnellement d'elles au sein du
foyer.
e. Existe-t-il des politiques de formation ou de valorisation symbolique et pécuniaire pour accompagner le développement de l'offre de services à la personne ?
Formations du care worker et du home helper
La formation préparant à l'examen du diplôme national de care worker (aide soignant) s'effectue au niveau du collège ou du lycée pour une durée de trois ans. Cependant, ce diplôme n'est pas obligatoire pour exercer dans le secteur de l'aide aux personnes âgées à domicile et ne concerne ainsi qu'une minorité des travailleurs employés par les prestataires.
La grande majorité du personnel d'aide aux personnes âgées à domicile n'a pas de diplôme mais un des trois niveaux de qualifications du home helper , certifié par le Ministère japonais de la Santé, du Travail et des Affaires sociales et obtenu après 50 à 400 heures de formation constituée de cours, de travaux pratiques et de stages. Cette formation a été mise en place en 1991 et a permis aux prestataires de soins à domicile, faisant face à la pénurie de main d'oeuvre, d'embaucher du personnel certes moins qualifié mais suffisamment formé pour répondre à la demande. Ces travailleurs peuvent après trois ans d'expérience passer l'examen du diplôme national d'aide soignant, mais ils sont peu à le faire en raison de conditions de travail difficiles qui n'encouragent pas à poursuivre une carrière dans la profession (plus de 60% des travailleurs à domicile ont moins de trois ans d'expérience).
Développements récents :
Le gouvernement veut revaloriser la profession d'aide soignant . Les raisons invoquées pour expliquer la pénurie de main d'oeuvre du secteur sont la charge de travail élevée et les faibles rémunérations accordées, inférieures de l'ordre de 30% à celles versé dans le reste de l'économie. Le tiers des aides soignants envisageraient ainsi de changer de profession. Le taux de rotation du personnel est de l'ordre de 20% à 30% par an. Le relèvement de la rémunération mensuelle moyenne du secteur annoncé par le nouveau gouvernement, de 17% à 270 000 yens (2 100 €) contre 230 000 yens aujourd'hui (1 800 €), après une hausse de 3% sous l'ancienne administration, réduirait l'écart de rémunération avec le reste de l'économie de 30% à 18%.
La nouvelle administration a conscience de la nécessité de renforcer le programme de formation actuel , si le Japon souhaite que les chômeurs d'aujourd'hui puissent se reconvertir en nombre suffisant dans une profession qui requiert des compétences spécifiques et longues à acquérir. L'ancien gouvernement avait déjà élargi en 2009 la formation destinée aux demandeurs d'emploi de 150 000 à 190 000 places, le quart des places supplémentaires étant réservé à la formation aux soins de longue durée.
f. Quelle est la rémunération horaire nette moyenne d'un salarié de ce secteur (distinguer les éventuels sous-secteurs) ?
La rémunération horaire nette moyenne du personnel soignant spécialisé dans la prise en charge de la dépendance est d'environ 1 200 yens (10 €).
g. Y a-t-il un système d'agrément des prestataires permettant de garantir au client la qualité de la prestation et la contrepartie de l'aide publique ?
Employés :
Le diplôme national de care worker n'est pas obligatoire pour exercer dans le secteur de l'aide aux personnes âgées à domicile et ne concerne ainsi qu'une minorité des travailleurs employés par les prestataires. L'obtention de l'un des trois niveaux de qualifications du home helper , certifié par le Ministère japonais de la Santé, du Travail et des Affaires sociales et obtenu après 50 à 400 heures de formation constituée de cours, de travaux pratiques et de stages, est cependant un passage obligé.
Entreprises :
Des régulations existent sous forme d'agrément, même si ce dernier est facultatif. Les entreprises qui n'ont pas obtenu l'autorisation du Ministère de la Santé, du Travail et des Affaires sociales d'exercer dans le secteur peuvent en effet offrir des services de soins à domicile pour les personnes âgées. Ces services ne sont toutefois pas éligibles au système d'assurance dépendance pour personnes âgées : leurs bénéficiaires ne profitent pas du ticket modérateur de 10%, et les entreprises ne bénéficient pas de l'aide financière de l'Etat.
h. La crise actuelle paraît-elle de nature à remettre en cause les soutiens existants ?
Au contraire, en matière d'aide aux personnes âgées, outre la revalorisation du métier d'aide soignant, le gouvernement envisagerait parallèlement de verser des subventions afin de soutenir financièrement les aidants familiaux . Le nouveau gouvernement semble en effet vouloir faire davantage appel aux aidants familiaux, alors que la politique de prise en charge des soins à domicile ces dernières années a encouragé le recours à l'aide extérieure, afin de permettre aux femmes, dont le rôle traditionnel est de s'occuper des parents et beaux-parents âgés, de rester sur le marché du travail dans le contexte de baisse de la population active.
Il est également envisageable à l'avenir que les collectivités locales soutiennent de plus en plus l'aide à la dépendance réalisée par des personnes âgées en bonne santé, comme à l'image de la ville d'Inagi . Cette aide répondrait en effet au souhait des retraités de plus en plus nombreux de conserver une activité au sein de leur communauté, et à la nécessité des autorités locales de garder leurs habitants en bonne santé afin de prévenir les maladies liées à la vieillesse.
i. Peut-on identifier des situations où le recours à des services à la personne soutenu par des aides publiques représente une alternative à des prestations fournies par ailleurs dans le cadre de services publics traditionnels ? Y a-t-il, de ce point de vue, un effet de substitution effectif et/ou souhaitable ?
L'introduction de l'assurance dépendance en 2000 s'est accompagnée de la déréglementation du marché des soins à domicile , assurés traditionnellement par des prestataires publics dans le cadre de l'assurance maladie. Le marché des soins et services à domicile est désormais détenu à hauteur de 40% par des prestataires du secteur privé, réputé plus compétitifs. Le nouveau gouvernement propose aujourd'hui d'ouvrir davantage les activités de prestataires de soins à domicile (et également de gestionnaires de maisons de retraite) au secteur privé.
ANNEXES
Description du système de « volontariat à points » de la ville d'Inagi :
Ce système, facultatif, autorise les collectivités locales à promouvoir des services d'aides aux personnes dépendantes qui sont dispensés par des volontaires. En contrepartie, les volontaires reçoivent des points échangeables contre une rétribution financière (dont le montant maximum est de 5 000 yens par an, soit 40 euros). Cette rétribution est considérée comme un moyen d'atténuer le niveau des cotisations versées par les résidents au titre de l'assurance dépendance (pour mémoire, le montant des cotisations d'assurance dépendance varie selon les collectivités locales. Le niveau des cotisations de ces deux collectivités reste supérieur à la moyenne nationale, ce qui a incité ces collectivités à trouver des schémas visant à réduire la charge financière de leurs administrés inactifs âgés de plus de 65 ans.
Pour information, le système d'assurance dépendance ne permet pas à ces collectivités d'abaisser tout simplement le niveau des cotisations).
Le dispositif a été introduit pour la première fois par la ville d'Inagi en avril 2008 après une période d'essai de septembre 2007 à mars 2008. 378 volontaires, en majorité des femmes, sont enregistrés dans la ville d'Inagi à la date du 31 janvier 2010. Selon un responsable de la ville d'Inagi, une trentaine de collectivités locales ont par la suite introduit ce système de volontariat.
Méthode d'obtention des points :
Les volontaires, âgés d'au moins 65 ans, doivent s'enregistrer auprès de la collectivité locale ou d'un établissement agréé par l'administration locale (ou auprès du « Council of Social Welfare » local: centres sociaux) qui leur délivrent un livret sur lequel les points seront apposés par le gérant d'un établissement pour personnes handicapées dans lequel le volontaire offre ses services. Les points sont distribués selon le nombre d'heures consacrés par le volontaire pour exercer son activité de volontariat : un tampon / cachet est apposé sur le livret pour une heure travaillée. 10 à 19 cachets apposés correspondent à 1 000 points qui pourront être échangés par 1 000 yens. A noter que le dispositif prévoit que le volontaire ne pourra obtenir au maximum que 2 cachets par jour.
|
Tableau 6 : Système de "volontariats à points"
|
|||||||||||||||||||||
Les particularités du Japon en matière de services à la personne
La multitude de services à la personne que l'on connaît en France (jardinage, garde des enfants...) n'ont que peu de prise au Japon, un certain nombre de services étant assurés au sein des familles, leur développement n'étant pas une priorité du gouvernement. Le système public d'assurance dépendance a au contraire été un puissant moteur au développement de l'aide aux personnes âgées, et représente aujourd'hui l'essentiel du secteur des services à la personne. Le marché de l'aide aux personnes âgées devrait connaître une croissance sensible dans les années à venir, du fait des besoins créés par le vieillissement relativement marqué de la population japonaise et en raison de la politique du gouvernement démocrate, qui compte plus que jamais sur ce secteur pour créer de la croissance et de l'emploi.
* * *
1. Causes du non développement d'un marché global des services à la personne au Japon
1.1. Un certain nombre de services à la personne sont assurés au sein des ménages.
La faiblesse relative de la participation des femmes sur le marché du travail permet d'assurer au sein des ménages un certain nombre de services à la personne . De manière générale, la causalité n'est cependant pas claire entre la participation des femmes au marché du travail et la faiblesse des services sociaux au Japon. Les autorités politiques ont longtemps avancé que la faiblesse des services sociaux (crèche, maison de retraites...) reflétait une préférence collective pour que ces tâches soient assurées par les femmes : avoir recours à des personnes extérieures, pour faire le ménage ou pour garder les enfants, serait perçu comme une démission de la mère à ses obligations. En même temps, la forte flexion du taux d'activité des femmes avec l'activité économique prouve que les femmes souhaitent participer davantage au marché du travail si les conditions économiques le permettent. Leur participation reflète aussi le cycle de vie, avec une baisse de la participation des femmes au marché du travail les années suivants leur mariage ou à la naissance de leur premier enfant : ainsi, le taux d'activité des femmes de 30-34 ans est inférieur de 10 points à celui des 25-29 ans et s'établit à 67% en 2009, tandis que chez les hommes, le taux d'activité des 30-34 ans est presque identique à celui des 25-29 ans, à 96%. Le gouvernement du parti démocrate au pouvoir depuis septembre 2009 semble s'orienter vers un point de vue opposé aux opinions défendues antérieurement en augmentant les aides pour l'éducation et les services sociaux.
Tableau 1 : Taux d'activité féminin par tranche d'âge et par situation maritale
|
25-29 ans |
30-34 ans |
|
|
Femmes, 2009 |
77% |
67% |
|
Hommes, 2009 |
94% |
96% |
|
Femmes célibataires (hors veuves et femmes divorcées), 2007 |
>90% |
|
|
Femmes mariées, 2007 |
<50% |
|
|
Part des femmes ayant repris une activité professionnelle six mois après leur accouchement (tous âges confondus), 2001 |
67% |
|
|
Sources : MIC, JCER, MHLW. |
||
1.2. L'offre de travail est insuffisante.
La main d'oeuvre est disponible en faible quantité pour des emplois de services à la personne peu qualifiés et faiblement rémunérés (ménage notamment). La population japonaise a en effet un haut niveau de qualification (selon l'OCDE, 41% des 25-64 ans sont titulaires d'un diplôme de niveau tertiaire, ce qui place le Japon au deuxième rang des pays de l'OCDE. La part en France est de 27%). Conjugué au poids très faible des résidents de nationalité étrangère dans la population totale du Japon (1,3% contre 5% en France), du fait notamment d'une politique très restrictive en la matière, le manque de personnels de maison peu qualifiés restreint l'offre et contribue à cantonner les emplois de services à la personne dans des catégories sociales très élevées.
2. Développement des services à la personne à travers l'aide aux personnes âgées
2.1. Raison principale à ce développement
Le vieillissement de la population du Japon est parmi les plus avancés et les plus rapides au monde . Les plus de 65 ans représentent aujourd'hui 23% de la population totale (17% en France) contre 11% en 1990, soit une progression moyenne d'un point tous les deux ans. Les autorités japonaises ont conscience du coût du vieillissement de la population sur les finances publiques (les dépenses de santé des plus de 65 ans sont en moyenne deux à trois fois supérieures à la moyenne nationale), d'autant plus que le rythme du vieillissement devrait se poursuivre : les projections de l'institut japonais sur la population établissent la part des plus de 65 ans à 40% d'ici 2050. Le gouvernement a ainsi réfléchi dès la fin des années 1980 à la mise en place d'un système public de prise en charge de la dépendance susceptible de mieux contrôler les dépenses, mais aussi de répondre à la demande croissante de soins et de services pour les personnes âgées.
Tableau 2 : Comparaison internationale
Part des
plus de 65 ans dans la population totale 1990-2040 (%)
|
1990 |
2000 |
2010* |
2020* |
2030* |
2040* |
|
|
Japon |
12 |
17 |
23 |
29 |
31 |
35 |
|
Allemagne |
15 |
16 |
21 |
23 |
28 |
32 |
|
Italie |
15 |
18 |
20 |
23 |
27 |
32 |
|
Corée du Sud |
5 |
7 |
11 |
15 |
23 |
30 |
|
France |
14 |
16 |
17 |
21 |
24 |
27 |
|
Suède |
18 |
17 |
18 |
21 |
23 |
24 |
|
Royaume-Uni |
16 |
16 |
17 |
19 |
21 |
22 |
|
Chine |
6 |
7 |
8 |
12 |
16 |
22 |
|
Etats-Unis |
12 |
12 |
13 |
16 |
20 |
21 |
|
Russie |
10 |
12 |
13 |
15 |
19 |
21 |
|
Brésil |
4 |
6 |
7 |
10 |
14 |
18 |
|
Inde |
4 |
4 |
5 |
6 |
8 |
11 |
|
* : Projections Sources : World Population Prospects, The 2008 Revision, UN ; Keizai Koho. |
||||||
2.2. Introduction de l'assurance dépendance pour personnes âgées en 2000
Les personnes âgées peuvent bénéficier de soins médicaux et de services à domicile (visites, soutien dans les tâches quotidiennes aux personnes à mobilité réduite, hospitalisations à domicile...) ou dans des établissements spécialisés, en fonction de leur niveau de dépendance . Trois quarts des soins sont donnés à domicile grâce notamment à la déréglementation du marché, assuré désormais à hauteur de 40% par des prestataires du secteur privé. 5 millions de personnes ont bénéficié de ces soins et services dans le cadre de l'assurance en 2009, pour environ 1,3 million d'employés (soit 2% de la population active). Les collectivités locales remplissent la fonction d'assureur et choisissent les prestataires de soins à domicile.
L'objectif principal du système est une plus grande participation de la population au coût de la dépendance , avec notamment la mise en place d'un ticket modérateur de 10% et le versement d'une cotisation mensuelle dès l'âge de 40 ans . La moitié du financement de l'assurance dépendance, hors ticket modérateur, est prise en charge par l'Etat et les collectivités locales (en partie via la hausse en 1997 de 2 points à 5% de la taxe sur la consommation), la moitié restante étant assurée par le versement des cotisations.
2.3. Volonté politique de développer davantage l'aide aux personnes âgées
Le gouvernement démocrate a esquissé fin 2009 les six principaux axes de développement de sa nouvelle stratégie de croissance moyen terme, comprenant notamment un axe sur le secteur de la santé . Il estime que les besoins du secteur ne sont pas satisfaits aujourd'hui : manque de personnels et d'établissements pour personnes âgées, médecins en nombre insuffisant... Le nombre de personnes âgées prises en charge par l'assurance dépendance pourrait également s'élever à 7 millions en 2020, soit 2 millions de plus qu'en 2009. Du point de vue du gouvernement, il s'agit là d'une opportunité de croissance pour le secteur de la prise en charge des personnes âgées au sens large (dépendance mais aussi retraite), qui pourrait représenter 45 000 Mds de yens en 2020 (350 Mds d'euros, ou 7% du PIB 2020) et créer 2,8 millions d'emplois supplémentaires. Le gouvernement propose notamment :
• d'ouvrir davantage les activités de prestataires de soins à domicile (et également de gestionnaires de maisons de retraite) au secteur privé ;
• de donner plus de moyens au secteur pour développer la robotique, pour accélérer la validation des médicaments et pour revoir à la hausse la rémunération du personnel soignant afin d'attirer plus d'actifs dans ce secteur.
* * *
Le secteur des services à la personne n'a pas connu un vrai développement au Japon, hormis au travers de la mise en place d'un système d'assurance dépendance, rendu obligatoire du fait du vieillissement de la population et soutenu par l'Etat et les collectivités locales, qui a permis l'émergence d'une industrie des services envers les personnes âgées dépendantes. Il est probable que les services à la personne connaissent une forte croissance à l'avenir, mais toujours sur fond de vieillissement de la population et de prise en charge de la dépendance.
* 182 « Plan Borloo » de février 2005, complété en mars 2009 par un « plan 2 ».