N° 263
SÉNAT
SESSION ORDINAIRE DE 2010-2011
|
Enregistré à la Présidence du Sénat le 26 janvier 2011 |
RAPPORT D'INFORMATION
FAIT
au nom de la mission commune d'information (1) sur la prise en charge de la dépendance et la création du cinquième risque ,
Par M. Alain VASSELLE,
Sénateur.
|
(1) Cette mission commune d'information est composée de : M. Philippe Marini, président ; MM. Paul Blanc, Bernard Cazeau, Jean-Jacques Jégou, Gérard Miquel, vice-présidents ; Mme Sylvie Desmarescaux, MM. Guy Fischer, Gilbert Barbier, secrétaires ; M. Alain Vasselle, rapporteur ; MM. Jean-Paul Amoudry, Mme Michèle André, MM. François Autain, Mme Claire-Lise Campion, MM. Auguste Cazalet, Jean-Pierre Demerliat, Mme Muguette Dini, M. Éric Doligé, Mme Bernadette Dupont, MM. Jean-Pierre Godefroy, Charles Guené, Claude Haut, Mme Marie-Thérèse Hermange, MM. André Lardeux, Dominique Leclerc, Alain Milon, Albéric de Montgolfier, Mme Michèle San Vicente-Baudrin et M. François Trucy. |
|
18 septembre 2007 : à l'occasion du 40 e anniversaire de l'Association des journalistes de l'information sociale, le Président de la République annonce, au Palais du Luxembourg, son souhait qu'un projet de loi sur la prise en charge de la dépendance soit prochainement soumis au Parlement ; 12 décembre 2007 : le Sénat crée une mission commune d'information, composée de membres des commissions des affaires sociales et des finances, sur la prise en charge de la dépendance et la création du cinquième risque ; 8 juillet 2008 : la mission commune d'information du Sénat adopte un rapport d'étape ; 17 décembre 2008 : la loi de financement de la sécurité sociale pour 2009 apporte des avancées importantes en matière de tarification des établissements d'hébergement pour personnes âgées dépendantes (Ehpad) ; 21 juillet 2009 : la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) réforme, notamment grâce à la mise en place des agences régionales de santé (ARS), la gouvernance du secteur médico-social ; 22 juillet 2009 : l'Assemblée nationale constitue une mission d'information sur la prise en charge des personnes âgées dépendantes. Cette mission, présidée par la députée Valérie Rosso-Debord, a présenté ses conclusions le 23 juin 2010 ; Février-mars 2010 : le ministère chargé du travail réunit deux groupes de travail. Le premier porte sur les grilles d'évaluation de la perte d'autonomie et l'utilisation d'un référentiel commun. Le second doit examiner le contenu des garanties des contrats d'assurance dépendance ; 20 avril 2010 : Pierre Jamet, directeur général des services du département du Rhône, remet au Premier ministre un rapport sur les finances départementales fragilisées par une croissance des dépenses d'action sociale plus rapide que celle de leurs recettes ; 31 décembre 2010 : le Président de la République réaffirme, à l'occasion de ses voeux, le souhait d'une réforme de la prise en charge de la dépendance dont certaines mesures pourraient être adoptées dès la fin de l'année 2011 ; 12 janvier 2011 : Mme Roselyne Bachelot-Narquin, ministre des solidarités et de la cohésion sociale, présente, devant les membres de la mission, les quatre groupes de travail mis en place dans le cadre du débat national sur la dépendance : - le groupe « Société et vieillissement », présidé par Annick Morel, devra apprécier l'état de l'opinion sur la dépendance et le regard porté sur le vieillissement ; - le groupe « Enjeux démographiques et financiers », sous l'égide de Jean-Michel Charpin, évaluera la réalité et l'ampleur du phénomène de la dépendance et en estimera le coût macro-économique ; - le groupe, « Accueil et accompagnement des personnes âgées », sous la coordination d'Evelyne Ratte, devra repenser la cohérence et l'accessibilité de l'offre de services, en établissements et à domicile, en fonction de l'évolution des besoins des personnes dépendantes ; - enfin, le groupe « Stratégie pour la couverture de la dépendance des personnes âgées » , présidé par Bertrand Fragonard, consacrera ses travaux à la gouvernance ; 1 er février 2011 : la mission commune d'information du Sénat présente son rapport ;
8 février 2011
: lancement
du débat national sur la dépendance.
|
|
Orientations liminaires • Retenir le principe d'une organisation et d'un financement de la prise en charge de la perte d'autonomie reposant sur un partenariat public-privé et sur l' articulation de la solidarité nationale et de la prévoyance individuelle • Distinguer compensation du handicap et prise en charge de la dépendance des personnes âgées, qui reposent sur des logiques différentes. Une convergence intégrale de ces deux dispositifs ne pourrait se faire qu'au détriment des personnes concernées Renforcer la démarche de prévention de la perte d'autonomie • Identifier, par des actions de dépistage et d'évaluation, les personnes dites « fragiles » ou « pré-fragiles » , susceptibles d'entrer en dépendance • Evaluer de manière approfondie, au sein de cette population, les pathologies liées au vieillissement • Former à la prévention l'ensemble des intervenants auprès des personnes âgées • Maintenir le Gir 4 dans le dispositif de l'Apa pour prévenir une aggravation plus rapide de la perte d'autonomie et un basculement vers les Gir 1 à 3 Améliorer l'évaluation des besoins et la solvabilisation des personnes âgées dépendantes maintenues à domicile • Fiabiliser la grille Aggir afin de permettre une évaluation plus objective de la perte d'autonomie et de mieux prendre en compte les maladies d'Alzheimer et apparentées ; instaurer des modules de formation garantissant que son utilisation soit plus homogène • Harmoniser les processus d'instruction, de décision et de contrôle de l'Apa • Relever les plafonds d'aide de façon ciblée et permettre une revalorisation des plans d'aide • Solliciter les patrimoines les plus élevés par le choix offert à l'entrée en dépendance entre une Apa à 50 % ou une prise de gage de 20 000 euros au maximum sur la fraction du patrimoine dépassant un seuil déterminé, à fixer entre 150 000 euros et 200 000 euros • Avancer rapidement sur l'évolution des modes de régulation et des procédures de tarification en vigueur dans ce secteur • Simplifier le régime de création des services de soins infirmiers à domicile (Ssiad) en supprimant la procédure d'autorisation au profit de l'agrément qualité Maîtriser le reste à charge des familles et assurer une dépense plus efficace en établissement • Mettre en oeuvre sans attendre davantage la réforme de la tarification des Ehpad adoptée dès 2008 par le Parlement et dont le décret d'application est en attente de parution • Basculer les dépenses d'animation-service social et une part accrue des charges d'agents de service du tarif hébergement vers le tarif dépendance ; reporter l'intégralité du financement des charges d'aides soignants sur le tarif soins afin alléger d'autant le tarif dépendance
•
Etablir une
échelle
dégressive
de versement de l'Apa en établissement
• Mettre en place des référentiels de coûts d'hébergement et les rendre opposables, afin de garantir que la diminution du reste à charge bénéficiera bien aux personnes âgées et à leurs familles Rechercher de nouvelles recettes éventuelles en prenant en considération la situation globale des finances publiques • Mesurer le gain qui pourrait être retiré de la mise en place d'une seconde « journée de solidarité » et/ou de l'extension de l'actuelle contribution solidarité autonomie aux non-salariés, ainsi que les difficultés que ces deux dispositifs pourraient soulever • Replacer la question de l'alignement du taux de CSG des retraités sur celui des actifs dans une réflexion plus globale , que la mission appelle de ses voeux, sur la rationalisation des dépenses fiscales en faveur des personnes âgées dépendantes Favoriser la généralisation de la couverture assurantielle sur une base volontaire • Ecarter le recours à une assurance obligatoire qui soulèverait de nombreuses difficultés • Mettre en oeuvre une aide publique pour l'assurance des personnes ayant les plus faibles revenus • Développer un partenariat public-privé permettant une reconnaissance conjointe de l'état de dépendance par les administrations publiques et les assureurs, ainsi qu'un déclenchement commun des prestations • Mettre en oeuvre un plan d'information sur les moyens d'assurer le risque dépendance • Utiliser les contrats complémentaires santé comme vecteur de la diffusion de la garantie dépendance • Permettre aux personnes qui le souhaitent d'orienter une part des sommes souscrites en assurance vie vers une garantie dépendance • Permettre la déductibilité des cotisations dépendance versées sur un contrat adossé à un plan d'épargne retraite populaire (Perp) • Créer, sous l'égide de la CNSA, une procédure de labellisation des contrats Aménager la gouvernance actuelle du système de prise en charge • Renforcer l'information et le rôle du Parlement en lui permettant de se prononcer sur l'ensemble des dépenses et des recettes correspondant au risque « perte d'autonomie » • Affirmer le principe de parité de financement de l'Apa entre l'Etat et les conseils généraux • Modifier les critères de péréquation pour la répartition de l'enveloppe d'Apa afin de garantir une approche plus juste de la charge objective pour les départements (suppression de la référence au nombre de bénéficiaires du RMI ; mise en place d'un critère de revenu par habitant ; substituer à la notion de « potentiel fiscal » celle de « potentiel financier ») • Expérimenter, sur une base volontaire, une gestion déléguée aux départements des crédits d'assurance maladie des Ehpad
• Améliorer la
gouvernance de la
CNSA
(associer les assureurs aux réflexions sur la gestion du
risque dépendance ; éviter le risque de disparition des
plans d'aide à l'investissement de la caisse)
|
AVANT-PROPOS
Mesdames, Messieurs,
Dès 2007, le Sénat a créé une mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque, composée de membres des commissions des affaires sociales et des finances.
En juillet 2008, la mission a publié un rapport d'étape dressant un panorama complet des enjeux humains, organisationnels et financiers de la construction du cinquième risque et a esquissé de nombreuses pistes de réforme.
Depuis lors, plusieurs évolutions importantes sont intervenues dans le secteur médico-social, allant le plus souvent dans le sens des propositions de la mission : réforme de la tarification des établissements d'hébergement pour personnes âgées dépendantes (Ehpad), bouleversement de la gouvernance du secteur à travers la création des agences régionales de santé (ARS) par la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST), poursuite de l'effort budgétaire en direction de l'Ondam médico-social...
Dans le même temps, le débat sur la prise en charge de la perte d'autonomie s'est intensifié et a suscité d'importantes contributions. Le contexte financier dans lequel s'inscrit cette réflexion, déjà contraint en 2008, s'est quant à lui encore dégradé.
Au moment où le Gouvernement engage une ultime concertation sur ce chantier essentiel, la mission commune d'information a souhaité actualiser ses analyses et préconisations en tenant compte du chemin parcouru au cours des deux dernières années. Si un grand nombre de ses préconisations demeurent d'actualité, d'autres méritent d'être complétées ou modifiées.
Sur la base des travaux de sa mission commune d'information, le Sénat entend jouer tout son rôle dans le débat national à venir et la conduite d'une réforme qui doit permettre d'apporter des réponses viables et pérennes au défi du vieillissement de la population.
I. RAPPEL DES PRINCIPALES OBSERVATIONS ET RECOMMANDATIONS DE LA MISSION
A. UN PANORAMA DE LA PRISE EN CHARGE DE LA DÉPENDANCE QUI MONTRAIT QUE LE STATU QUO N'ÉTAIT PAS TENABLE À TERME
Dans son rapport d'étape, la mission commune d'information s'était attachée, en premier lieu, à décrire le paysage de la prise en charge de la perte d'autonomie des personnes âgées en France et à expliquer pour quels motifs le statu quo n'était pas tenable à terme en la matière :
- d'une part, en dépit de l'accroissement significatif de l'effort public en direction des personnes âgées dépendantes, la qualité de la prise en charge de la perte d'autonomie pouvait être améliorée ;
- d'autre part, se posait la question de la soutenabilité de la dépense publique . Alors que, d'un côté, le nombre de personnes en situation de perte d'autonomie n'allait cesser d'augmenter, alimentant la croissance des charges liées à la dépendance, de l'autre, la dette publique accumulée, le poids déjà lourd des prélèvements obligatoires et la montée inéluctable des dépenses de maladie et de retraite imposaient de procéder à des arbitrages.
1. Un accroissement significatif de l'effort de solidarité en faveur des personnes âgées dépendantes
La dépense publique liée à la prise en charge de la perte d'autonomie des personnes âgées pouvait être évaluée en 2008, par recoupement et sous réserve de limites méthodologiques soulignées par la mission, à environ 21 milliards d'euros, soit l'équivalent d'un point de produit intérieur brut (Pib) .
Cet effort public était destiné à offrir, d'une part, des mécanismes de solvabilisation en direction des personnes âgées dépendantes par le biais de prestations dédiées et de dépenses fiscales, d'autre part, des soins et des services diversifiés.
a) La création de l'allocation personnalisée d'autonomie avait permis de solvabiliser une demande forte de nos concitoyens
Parmi les prestations dédiées à la prise en charge de la dépendance, la mission avait souligné la place particulière de l'allocation personnalisée d'autonomie (Apa). La création de cette prestation, au début de la décennie, avait en effet été un succès et avait permis de solvabiliser une demande forte de nos concitoyens.
Il convient de rappeler, à cet égard, que l'Apa n'est pas soumise à conditions de ressources , même si son calcul tient compte des revenus du bénéficiaire. Par ailleurs, l'absence de récupération sur succession , rompant avec le droit antérieurement applicable en matière de prestation spécifique dépendance (PSD), a sans doute contribué au fort développement de ce dispositif.
Selon les derniers chiffrages disponibles, le nombre de bénéficiaires de l'Apa en 2009 s'est élevé à 1 136 000 contre 1 115 000 en 2008. Il devrait atteindre 1 158 000 en 2010 pour une dépense totale évaluée à 5,24 milliards d'euros , soit 385 millions de plus qu'en 2008.
|
Nombre de bénéficiaires et dépenses relatives à l'Apa |
||||
|
(en millions d'euros) |
||||
|
2007 |
2008 |
2009 |
2010
|
|
|
Nombre de bénéficiaires au 31 décembre |
1 078 000 |
1 115 000 |
1 136 000 |
1 158 000 |
|
Dépenses d'Apa |
4 555 |
4 855 |
5 029 |
5 240 |
|
Source : d'après les données du ministère des solidarités et de la cohésion sociale |
||||
A ces prestations dédiées s'ajoutaient des dépenses fiscales destinées également à alléger le coût de la prise en charge des personnes âgées. Il s'agissait, pour l'essentiel, de la réduction d'impôt sur le revenu au titre des frais de dépendance et d'hébergement des personnes âgées dépendantes accueillies en établissement et de l'exonération d'impôt sur le revenu des sommes versées au titre de l'Apa. Ces deux dépenses fiscales ciblées sur la dépendance représentaient en 2009 un coût évalué à environ 250 millions d'euros .
b) L'effort de création de places et de médicalisation au sein des établissements d'hébergement pour personnes âgées dépendantes plaçait la France en bonne position par rapport à ses voisins européens
L'effort de création de places et de médicalisation au sein des établissements d'hébergement pour personnes âgées dépendantes (Ehpad) avait également été tout à fait remarquable et permettait en 2008 une comparaison favorable à la France avec ses voisins européens, comme le rappellent les tableaux suivants.
|
Comparaison des taux d'équipement en
établissement
|
||||||
|
( places pour mille habitants ) |
||||||
|
France (01/01/2004) |
Espagne (01/01/2004) |
Suède (01/01/2002) |
Allemagne (01/01/2003) |
Pays-Bas (01/01/2004) |
Royaume-Uni (01/01/2004) |
|
|
Pour les plus de 65 ans |
66,3 |
44,0 |
77,0 |
46,8 |
73,9 |
47,3 |
|
Pour les plus de 75 ans |
135,5 |
74,8 |
132,2 |
108,9 |
164,3 |
99,8 |
|
Pour les plus de 80 ans |
244,4 |
143,0 |
224,4 |
201,5 |
305,0 |
174,7 |
|
Source : Cnam, Cregas-Inserm U537 (données citées par le conseil d'analyse stratégique dans son rapport de 2006) |
||||||
|
Comparaison des taux de prise en charge en
établissement des personnes âgées selon leur âge
|
|||||||
|
( en % ) |
|||||||
|
France (01/01/1999) |
Espagne (01/01/2003) |
Suède (01/01/2004) |
Allemagne (01/01/2003) |
Pays-Bas (01/01/2000) |
Italie (01/01/2001) |
Royaume-Uni (01/01/2001) |
|
|
Part des plus de 65 ans |
5,7 |
3,6 |
6,7 |
4 |
7,4 |
2,2 |
3,7 |
|
Part des plus de 75 ans |
12,2 |
nd |
12,1 |
8,1 |
nd |
4 |
6,9 |
|
Part des plus de 80 ans |
19,2 |
14,3 |
17,3 |
12,6 |
nd |
nd |
10 |
|
Part des plus de 85 ans |
25,4 |
nd |
nd |
21,1 |
nd |
nd |
16,7 |
|
Source : Cnam, Cregas-Inserm U537 (données citées par le conseil d'analyse stratégique dans son rapport de 2006) |
|||||||
L'amélioration tant qualitative que quantitative de la prise en charge des personnes âgées dépendantes avait en effet été le fruit d'une volonté politique forte qui s'était traduite par le développement des techniques de contractualisation avec les établissements d'accueil et la mise en oeuvre de plans pluriannuels de création de places.
(1) La politique de conventionnement
La politique de conventionnement menée à l'égard des établissements sociaux et médico-sociaux a incontestablement permis une nette amélioration de la qualité de la prise en charge des personnes âgées en établissement, même si elle a été longue à mettre en oeuvre.
En 2008, le bilan des conventions tripartites signées entre les établissements, le président du conseil général et l'autorité de l'Etat compétente était positif, dans la mesure où elles avaient permis un renforcement de la médicalisation et des taux d'encadrement des établissements d'accueil.
Pour 2008, l'objectif fixé était d'atteindre pleinement la cible de conventionnement initialement fixée pour le 31 décembre 2007 - mais qui n'avait pu être rempli dans les délais -, soit environ 561 000 places.
(2) Les plans pluriannuels
Parallèlement à cette politique de conventionnement qui porte davantage sur l'aspect qualitatif de la prise en charge, les plans pluriannuels (plan « Vieillissement et solidarités », plan « Solidarité-Grand Age » et plans « Alzheimer ») avaient contribué à une amélioration quantitative de la prise en charge des personnes âgées dépendantes.
• Le plan « Vieillissement et solidarités » (2004-2007)
Le plan « Vieillissement et solidarités » reposait sur quatre axes : la pérennisation du dispositif de l'Apa, le soutien au maintien à domicile, la modernisation et la médicalisation des établissements, et le développement des services gériatriques.
Sur la période 2004-2006, ce premier plan avait permis la création de 14 260 places de service de soins infirmiers à domicile (Ssiad), 4 140 places d'accueil de jour , 1 837 places d'hébergement temporaire et 14 399 places en Ehpad .
• Le plan « Solidarité-Grand Age » (2007-2012)
Le plan « Solidarité-Grand Age », qui faisait suite au plan « Vieillissement et solidarités », était au début de sa mise en oeuvre lors de la publication du rapport d'étape de la mission. Les objectifs fixés étaient ambitieux puisque le plan prévoyait la création :
- de 6 000 places de Ssiad par an jusqu'en 2009 et de 7 500 places à compter de 2010 ;
- de 2 500 places d'accueil de jour et de 1 100 places d'hébergement temporaire supplémentaires chaque année pendant toute la durée du plan ;
- de 5 000 places médicalisées en Ehpad chaque année en 2007 et de 7 500 places par an à compter de 2008 .
Le plan « Solidarité-Grand Age » comportait également un volet de mesures destinées à encourager le soutien au maintien à domicile, le répit des aidants familiaux, les nouvelles formes de logement proposées aux personnes âgées et un effort accru d'encadrement.
|
Le plan Solidarité-Grand Age |
||||
|
Etablissements et services |
Mesures
réalisées
|
Tranches annuelles du plan « Vieillissement et solidarités » 2004-2007 (prévisions initiales) |
Tranches annuelles du plan
« Solidarité-Grand Age »
|
Prévisions 2007
|
|
Ssiad (services de soins infirmiers à domicile) |
4 086 places
|
4 250 places
|
6 000 places jusqu'en 2009 puis 7 500 places à partir de 2010 |
6 000 places
|
|
Accueil de jour |
0
|
2 125 places
|
2 500 places |
2 125 places
|
|
Hébergement temporaire |
0 |
1 125 places
|
1 100 places |
1 125 places
|
|
Création de places médicalisées en Ehpad |
Pas d'enveloppe spécifique |
2 500 places
|
5 000 places devenues
|
5 000 places
|
|
Médicalisation des Ehpad existants (objectif de conventions tripartites) |
380 conventions signées en 2001 pour un total de 413
depuis 2000
|
1 500 conventions
|
- revalorisation annuelle du GMP
|
90 000 places (144 millions d'euros sur 6 mois) |
|
TOTAL |
Création de 10 000 places nouvelles |
Création de 14 250 places nouvelles |
||
|
Source : direction générale de l'action sociale - direction générale de la santé - 2008 |
||||
• Les plans Alzheimer
La prise en charge de la maladie d'Alzheimer avait fait, quant à elle, l'objet de plans d'action spécifiques . Si le premier plan (2001-2005) avait été centré sur le diagnostic de la maladie, sur la prévention, ainsi que sur le soutien et l'information des personnes atteintes d'Alzheimer et de leurs familles, l'accent avait davantage été mis, dans le cadre du deuxième plan (2004-2007), sur la prise en charge des malades. En dépit d'un rythme de création de places dédiées à ce type de pathologies inférieur à celui prévu initialement, ce plan avait permis l'installation effective, au 31 décembre 2006, de 4 624 places d'accueil de jour et de 2 283 places d'hébergement temporaire .
Quant au troisième plan Alzheimer (2008-2012), il venait également d'être présenté lors de la publication du rapport d'étape de la mission. Les principales mesures du point de vue budgétaire portaient sur :
- le développement et la diversification des structures de répit ;
- la mise en place de coordonateurs ou de « gestionnaires de cas » sur l'ensemble du territoire ;
- le renforcement du soutien à domicile ;
- la création ou l'identification, au sein des Ehpad, d'unités adaptées pour les patients souffrant de troubles comportementaux ;
- la mise en oeuvre d'unités spécialisées pour les malades atteints d'Alzheimer au sein des services de soins de suite et de réadaptation.
L'état d'avancement de ces différents plans depuis 2008 sera présenté dans la suite du présent rapport.
c) Parallèlement, la dépense publique en direction des personnes âgées dépendantes avait suivi une courbe extrêmement dynamique
Cette volonté politique de proposer à la fois des mécanismes de solvabilisation et une offre de soins et de services diversifiée expliquait en partie le fort dynamisme de la dépense publique en direction des personnes âgées en perte d'autonomie.
En 2008, les taux de croissance annuels moyens étaient en effet de l'ordre de 8 % pour l'Apa et de 9 % pour l'objectif national de dépenses d'assurance maladie (Ondam) dans le domaine médico-social.
La dépense publique approchait ainsi, au moment de l'élaboration du rapport d'étape de la mission, la vingtaine de milliards d'euros , soit un peu plus de 1 % du Pib , ce qui était loin d'être négligeable.
Les derniers chiffrages pour 2010 font état d'un coût évalué à 22,9 milliards d'euros.
|
Estimation des dépenses publiques en faveur des personnes âgées en 2010 |
|||||||
|
(en millions d'euros) |
|||||||
|
Etat |
Dépenses fiscales |
Asso |
CNSA |
Collectivités territoriales |
Total |
||
|
Soins |
Objectif global de dépenses |
7 000 |
912 |
7 912 |
|||
|
Ondam hospitalier et soins de ville (estimation) |
4 880 |
4 880 |
|||||
|
Héberge-ment |
Aides aux logements (Cnaf) |
568 |
568 |
||||
|
Plans d'investissement de la CNSA |
150 |
||||||
|
Aide sociale à l'hébergement (départements - estimation) |
1 170 |
1 170 |
|||||
|
Aide à la personne |
Action sociale des caisses (Cnav) et des communes |
500 |
170 |
670 |
|||
|
Exonérations fiscales et sociales ciblées |
655 |
1 595 |
2 250 |
||||
|
Apa |
1 550 |
3 690 |
5 240 |
||||
|
Autres |
33 |
58 |
91 |
||||
|
Total |
33 |
655 |
14 543 |
2 670 |
5 030 |
22 931 |
|
|
Asso = administrations de sécurité sociale Source : direction générale de la cohésion sociale, direction de la sécurité sociale, direction du budget |
|||||||
Comme en 2008, ce coût est principalement supporté par l'assurance maladie (environ 60 %) et les départements (environ 20 %), l'Etat n'intervenant essentiellement qu'à travers des dépenses fiscales. Quant à la caisse nationale de solidarité pour l'autonomie (CNSA), elle complète ces financements avec des ressources propres (principalement, la contribution solidarité autonomie (CSA), corollaire de la « journée de solidarité », et une fraction de la contribution sociale généralisée (CSG)).
2. Mais une prise en charge qui pouvait être largement améliorée
Malgré cet accroissement significatif de l'effort de solidarité, la mission avait néanmoins rappelé qu'un long chemin restait à parcourir pour relever les trois défis à l'aune desquels l'organisation du cinquième risque devait être pensée :
- le vieillissement de la population ;
- la nécessité d'améliorer les dispositifs actuels de prise en charge des personnes âgées, en particulier sur le plan qualitatif ;
- l'obligation de rendre plus lisible le schéma institutionnel de prise en charge de la perte d'autonomie et de fluidifier les relations, pour le moins complexes, entre les nombreux acteurs de cette politique publique.
a) Anticiper les effets du vieillissement de la population
• Les grandes tendances de l'évolution démographique de notre pays faisaient l'objet d'un consensus général : quelles qu'étaient les hypothèses retenues en matière de taux de fécondité, de taux de mortalité ou de solde migratoire, le vieillissement de la population, à l'oeuvre depuis la fin des années soixante, apparaissait comme un processus inéluctable.
Selon les récentes projections de l'Institut national de la statistique et des études économiques, le nombre de personnes de soixante ans et plus augmenterait de 10,4 millions entre 2007 et 2060 . En 2060, 23,6 millions de personnes seraient ainsi âgées de soixante ans ou plus, soit une hausse de 83 % en cinquante-trois ans . L'augmentation serait la plus forte pour les plus âgés : le nombre de personnes de soixante-quinze ans ou plus passerait de 5,2 millions en 2007 à 11,9 millions en 2060 ; celui des quatre-vingt-cinq ans et plus de 1,3 à 5,4 millions.
|
Evolution de la population de la France
métropolitaine de 1960 à 2060
|
||||||||
|
Année |
Population
|
Proportion (%) des |
Solde
|
Solde migratoire (en milliers) |
||||
|
0-19
|
20-59
|
60-64
|
65-74 ans |
75 ans
|
||||
|
1960 |
45 465 |
32,3 |
51,0 |
5,1 |
7,3 |
4,3 |
298,9 |
140 |
|
1970 |
50 528 |
33,1 |
48,8 |
5,2 |
8,1 |
4,7 |
308,1 |
180 |
|
1980 |
53 731 |
30,16 |
52,4 |
3,0 |
8,3 |
5,7 |
253,3 |
44 |
|
1990 |
56 577 |
27,8 |
53,2 |
5,1 |
7,1 |
6,8 |
236,2 |
80 |
|
2000 |
58 858 |
25,6 |
53,8 |
4,6 |
8,8 |
7,2 |
243,9 |
70 |
|
2007 |
61 795 |
24,8 |
53,8 |
4,9 |
8,1 |
8,5 |
263,9 |
100* |
|
2015 |
64 514 |
24,2 |
51,0 |
6,2 |
9,3 |
9,3 |
201,5 |
100 |
|
2020 |
65 962 |
23,9 |
49,6 |
6,0 |
11,0 |
9,4 |
173,2 |
100 |
|
2025 |
67 285 |
23,5 |
48,4 |
6,1 |
11,1 |
10,9 |
154,1 |
100 |
|
2030 |
68 532 |
23,0 |
47,5 |
6,0 |
11,1 |
12,3 |
142,1 |
100 |
|
2035 |
69 705 |
22,6 |
46,7 |
5,9 |
11,1 |
13,6 |
120,0 |
100 |
|
2040 |
70 734 |
22,4 |
46,6 |
5,3 |
11,1 |
14,7 |
82,4 |
100 |
|
2050 |
72 275 |
22,3 |
45,9 |
5,6 |
10,2 |
16,0 |
31,9 |
100 |
|
2060 |
73 557 |
22,1 |
45,8 |
5,4 |
10,5 |
16,2 |
+ 30,6** |
100 |
|
* Solde migratoire issu de la projection. |
||||||||
|
** Chiffre pour l'année 2059. Les projections s'arrêtent au 1 er janvier 2060. Le solde naturel de l'année 2060, différence entre les naissances de 2060 et les décès de cette année, n'est donc pas projeté. |
||||||||
|
Champ : France métropolitaine |
||||||||
|
Source : Insee, estimations de population et statistiques de l'état civil jusqu'en 2077et projection de population 2007-2060 |
||||||||
Evolution de la part des soixante ans ou plus

• Or, comme l'avait déjà rappelé la mission en 2008, l'augmentation de la proportion des personnes âgées de soixante ans ou plus au sein de la population française ne manquera pas d'avoir une incidence majeure sur la problématique de la dépendance. En effet, même si la perte d'autonomie peut survenir à tout moment, la probabilité d'entrer en état de dépendance s'élève fortement avec l'âge, en particulier entre quatre-vingts ans et quatre-vingt-dix ans . La croissance du nombre de personnes âgées dépendantes ne devrait toutefois pas être strictement proportionnelle, dans la mesure où l'espérance de vie en bonne santé s'accroît également. S'il existe un lien réel entre le vieillissement de la population et la prévalence de la dépendance, il est, en pratique, difficile à quantifier.
Les projections démographiques et épidémiologiques disponibles permettent néanmoins (cf. graphique ci-dessous) de tabler sur une augmentation de l'ordre de 25 % des effectifs de personnes âgées dépendantes de plus de soixante-quinze ans d'ici 2025 . Au-delà de cette date, la progression serait encore plus forte, avec l'arrivée à l'âge de la dépendance des générations du baby-boom . Les plus de soixante-quinze ans doubleraient quasiment d'ici 2050 pour représenter 15,6 % de la population française , contre 8 % aujourd'hui. Ce n'est donc pas un choc démographique qu'il s'agit d'absorber d'ici 2050 mais deux .
Evolution du nombre de personnes âgées
dépendantes à l'horizon 2040
(indice 100 en 2006)
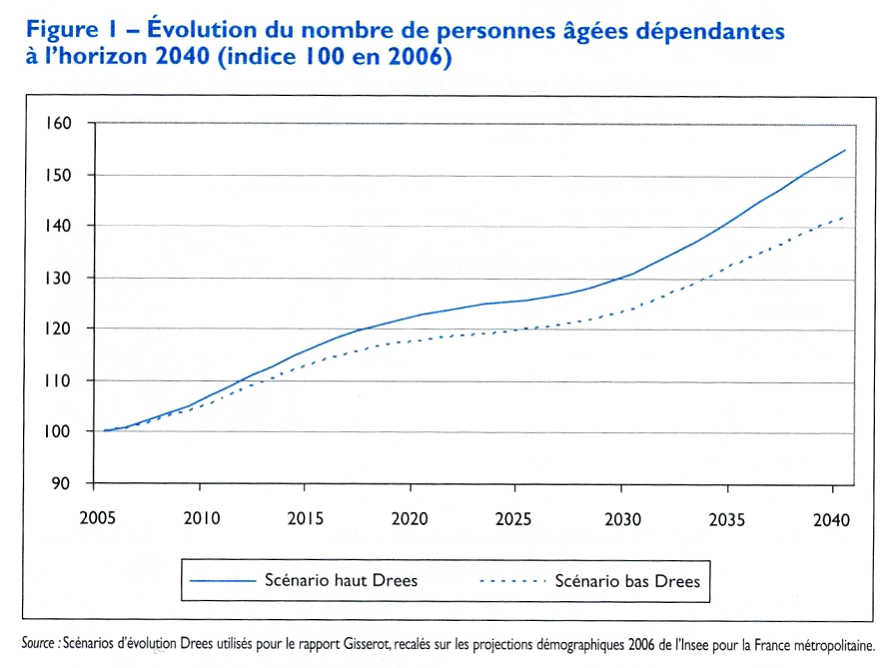
Source : Scénarios d'évolution Drees
utilisés pour le rapport Gisserot,
recalés sur les projections
démographiques 2006 de l'Insee pour la France
métropolitaine
b) Améliorer la prise en charge de la perte d'autonomie
Au-delà de la progression récente et attendue des effectifs de personnes dépendantes, les rapports d'expertise sur le sujet s'accordaient, au moment de la publication du rapport de la mission, sur la nécessité de consentir un effort de rattrapage non seulement en termes de volumes d'équipements et de services, mais aussi en termes de qualité de la prise en charge, à travers notamment les taux d'encadrement en personnels au sein des structures.
• L'effort de médicalisation des établissements
Partant du constat que les résidents accueillis en Ehpad sont de plus en plus âgés et dépendants, le centre d'analyse stratégique, dont le rapport avait fait autorité, proposait :
- que les personnes très dépendantes, classées dans les groupes iso-ressources (Gir) 1 et 2, soient, dans une très large proportion (deux tiers), accueillies en institution ;
- que celles moyennement dépendantes (Gir 3 et 4) continuent de préférence à vivre à leur domicile ;
- tandis que les personnes faiblement dépendantes (Gir 5 et 6) n'auraient pas vocation à être hébergées en établissement.
Le centre d'analyse stratégique recommandait en conséquence de mener un effort soutenu de création de places en établissement (passage de 642 000 fin 2003 à 680 000 en 2010), puis de stabiliser leur nombre global à ce niveau.
Parallèlement, les capacités des unités de soins de longue durée (USLD) et surtout des foyers peu médicalisés devaient être réduites. Une fois accompli ce mouvement de restructuration, l'objectif était ensuite d'orienter l'effort en direction de l'accueil à domicile , par le biais notamment d'une très forte augmentation du nombre de places d'accueil temporaire, qui devait passer de 9 260 en 2003 à 68 000 en 2025, et du développement des services de soins infirmiers à domicile (229 000 places en 2025 contre 90 000 environ en 2006).
|
Les perspectives d'évolution du nombre de places en établissement d'hébergement selon le centre d'analyse stratégique |
||||
|
Situation estimée
|
2010 |
2015 |
2025 |
|
|
Logements foyers et autres formules d'accueil peu médicalisées |
148 890 |
110 000 |
110 000 |
110 000 |
|
Ehpad (hors USLD) |
407 430 |
460 000 |
442 000 |
432 000 |
|
USLD |
76 420 |
70 000 |
70 000 |
70 000 |
|
Accueil temporaire |
9 260 |
40 000 |
58 000 |
68 000 |
|
Total |
642 000 |
680 000 |
680 000 |
680 000 |
|
Source : calculs du centre d'analyse stratégique |
||||
Cette démarche supposait non seulement de poursuivre la modernisation et la médicalisation des Ehpad, mais également de revoir l'architecture générale de l'hébergement en institution.
• Le développement de l'emploi à domicile
Les recommandations du centre d'analyse stratégique reposaient aussi sur la liberté de choix du mode d'hébergement des personnes dépendantes. Le respect de ce principe supposait que, parallèlement à la modernisation et à la médicalisation des Ehpad, le maintien à domicile fasse l'objet d'actions d'accompagnement destinées à rendre cette option réalisable pour les familles et les malades.
Accroître l'offre de services et de soins à domicile des assurés sociaux impliquait tout à la fois de renforcer l'appui aux tâches domestiques, l'aide à l'accomplissement des actes de la vie quotidienne, l'aménagement des logements ainsi que les aides techniques. Dans tous ces domaines, les besoins apparaissaient considérables.
|
Projections du centre d'analyse
stratégique
|
|||||||
|
Chez elles en couple
|
A domicile, vivant seules |
Total |
|||||
|
Gir 1-2 |
Gir 3-4 |
Gir 5-6 |
Gir 1-2 |
Gir 3-4 |
Gir 5-6 |
||
|
2004 |
96 800 |
213 100 |
3 748 500 |
22 700 |
108 200 |
2 575 400 |
6 764 700 |
|
2010 |
102 100 |
223 900 |
3 990 400 |
25 000 |
126 000 |
2 846 200 |
7 313 600 |
|
2015 |
110 600 |
247 700 |
4 070 300 |
27 300 |
162 900 |
3 039 700 |
7 658 500 |
|
2025 |
128 100 |
298 200 |
5 586 900 |
30 300 |
209 400 |
3 985 100 |
10 238 000 |
|
Source : calculs du centre d'analyse stratégique |
|||||||
• Une professionnalisation accrue des personnels
En matière d'encadrement professionnel, deux scenarii étaient envisagés par le centre d'analyse stratégique :
- une hypothèse basse de croissance progressive des effectifs qui devaient passer de 608 900 personnes en 2005 à 1 055 000 personnes en 2025, en lien avec la progression de la dépendance des personnes hébergées ;
- une hypothèse haute de croissance rapide des effectifs, intervenant dès les premières années de la période pour atteindre 1 072 500 personnes en 2025.
Compte tenu des départs en retraite et des cessations anticipées d'activité, le nombre de postes à pourvoir sur la décennie 2005-2015 devait être compris entre 342 000 dans l'hypothèse basse et 360 000 dans l'hypothèse haute. Ces besoins portaient essentiellement sur la prise en charge à domicile et correspondaient à 4,6 % du nombre total des emplois devant être créés par l'ensemble de l'économie française .
Un tel défi de recrutement supposait qu' un réel effort soit engagé afin de revaloriser et de rendre plus attractifs les métiers médico-sociaux , en particulier ceux des professionnels intervenant directement auprès des personnes âgées dépendantes.
*
S'agissant des coûts de la prise en charge d'ici 2025, le rapport du centre d'analyse stratégique estimait la progression annuelle des coûts à 5,8 % à domicile et à 3,5 % en établissement. Les dépenses en faveur de l'autonomie des personnes âgées dépendantes devaient ainsi passer de 0,94 % du Pib en 2005, à 1,29 % en 2015, puis à 1,55 % en 2025 .
|
Les projections des coûts de la dépendance |
||||
|
Coûts en millions d'euros (hors inflation) |
||||
|
2005 |
2010 |
2015 |
2025 |
|
|
Domicile |
4 305 |
5 378 |
7 518 |
13 232 |
|
Etablissement |
9 206 |
13 449 |
15 678 |
19 274 |
|
Total |
13 511 |
18 827 |
23 196 |
32 506 |
|
Source : calculs du centre d'analyse stratégique |
||||
|
Poids des dépenses en faveur de l'autonomie des
personnes âgées dépendantes
|
|||
|
2005 |
2010 |
2015 |
2025 |
|
0,94 % |
1,17 % |
1,29 % |
1,55 % |
|
Source : calculs du centre d'analyse stratégique |
|||
c) Repenser la gouvernance
Enfin, la mission avait insisté en 2008 sur l'extrême complexité des circuits institutionnels et financiers du système de la prise en charge de la dépendance. Celui-ci souffrait en effet d'un grand nombre d'acteurs et de l'enchevêtrement de leurs compétences respectives, faute de choix clairs de la part des pouvoirs publics en la matière. Le schéma ci-dessous, réalisé par la Cour des comptes, en était la parfaite illustration.
La complexité des circuits de décision et de financement
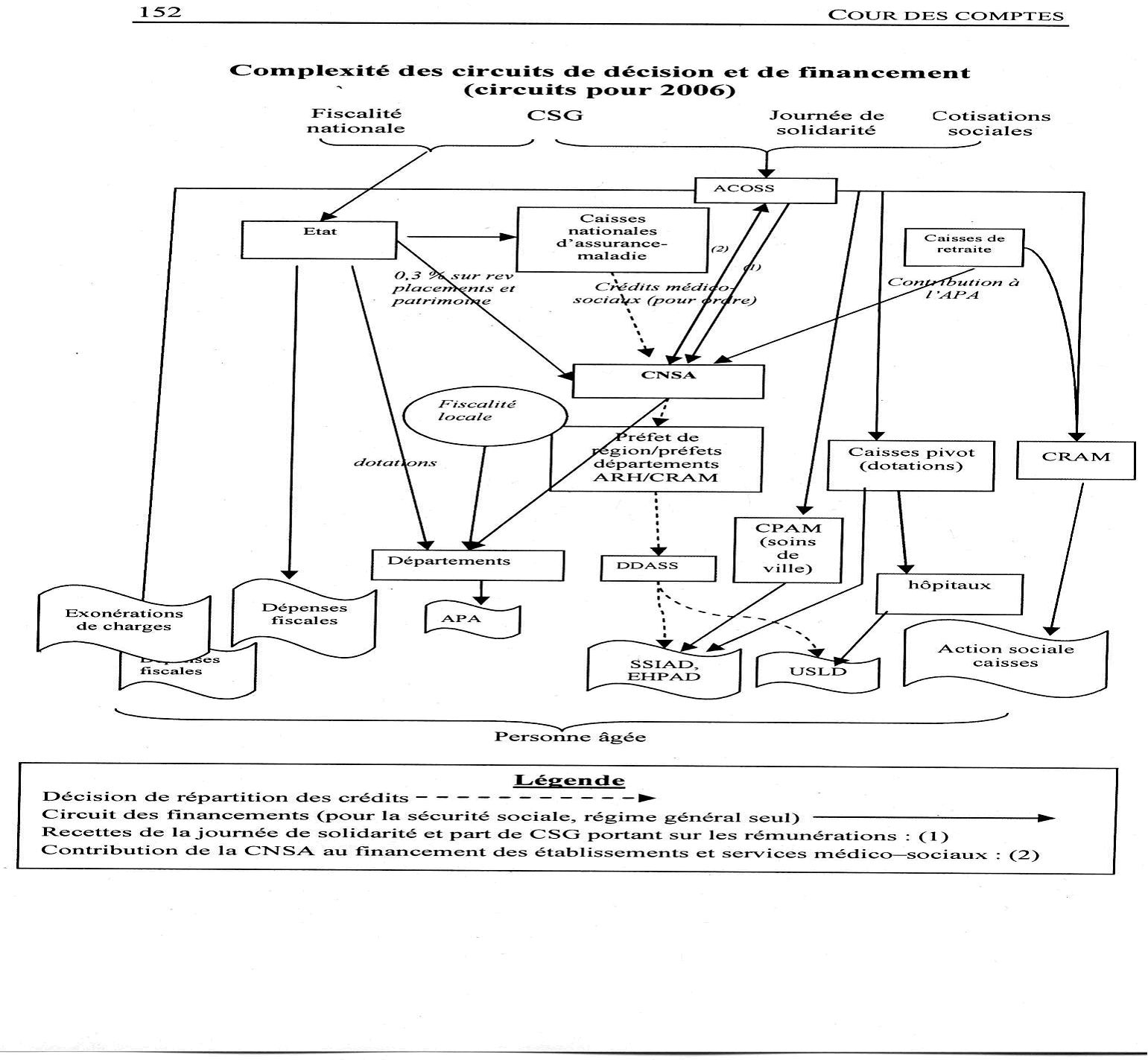
Source : Cour des comptes - Rapport public
thématique
« Les personnes âgées
dépendantes » - novembre 2005
Dans ces conditions, la mission avait estimé indispensable d'engager une réflexion tendant soit à simplifier ces circuits décisionnels et financiers, soit à les améliorer, en prenant acte de la diversité des acteurs .
Pour ce faire, sept grands enjeux lui avaient semblé devoir être maîtrisés :
- repenser l'articulation entre les compétences de l'Etat et celles des départements en matière de programmation et de planification médico-sociales ;
- revoir le système « byzantin » de conventionnement et de tarification des Ehpad ;
- poser la question de l'absence de gouvernance des dépenses d'assurance maladie en établissement ;
- promouvoir l'impératif d'une meilleure coordination entre les secteurs sanitaire et médico-social ;
- s'interroger sur l'évolution du rôle de la CNSA ;
- répondre au problème des retards pris par les mises en chantier et les créations de nouvelles places ;
- permettre un véritable contrôle du Parlement sur les crédits destinés à la dépendance.
3. Une contrainte majeure : le contexte financier et humain
En 2008, la mission soulignait que la réforme allait intervenir dans un contexte humain et financier particulièrement contraint, marqué par la difficulté à dégager des fonds publics supplémentaires ainsi que par l'inquiétude des familles déjà fortement sollicitées et encore peu soulagées par un marché assurantiel qui restait limité.
La mission faisait en particulier état d'un montant de reste à charge pour les personnes dépendantes supérieur à 1 600 euros par mois (1 500 euros d'hébergement et plus de 100 euros de ticket modérateur), mais avec de très grandes dispersions selon le type de lieu d'accueil. Elle avait observé que le système actuel de prise en charge de la perte d'autonomie conduisait à un « coûteux saupoudrage des moyens disponibles, tout en laissant la prise en charge des situations individuelles les plus délicates à des niveaux trop bas [...]. Le reste à charge de meure très, voire beaucoup trop élevé pour de nombreuses familles. De la même manière, le nombre d'heures prises en charge par l'Apa apparaît souvent insuffisant pour les personnes dépendantes qui en ont le plus besoin ».
4. Un développement insuffisant du marché assurantiel
Second marché privé au monde après celui des Etats-Unis, le marché français de l'assurance dépendance a doublé depuis 1999. Force est de constater qu'il n'a pas encore atteint la maturité nécessaire à une couverture optimale du risque. A cet égard, la situation n'a guère évolué depuis la publication du rapport d'étape de la mission.
a) Deux fondements alternatifs à la garantie : prévoyance et épargne
L'assurance dépendance constitue une assurance de personnes, par nature aléatoire. La couverture assurantielle peut être offerte à titre principal ou complémentaire, sous une forme individuelle ou collective.
(1) Les contrats de risque pur, à fonds perdus
La perte d'autonomie peut être couverte, soit à titre principal dans le cadre d'un contrat de prévoyance (« contrat de risque »), soit à titre complémentaire , dans le cadre d'un contrat d'assurance sur la vie.
Le contrat de prévoyance donne droit au paiement d'une rente viagère dont le montant est déterminé à l'avance lors de la souscription. La rente peut être convertie en services.
Contrairement aux contrats d'« épargne dépendance », le contrat de risque pur est construit sur une logique de financement du risque à « fonds perdus ». En l'absence de survenance de la dépendance, les sommes investies ne sont pas restituées. Un tel contrat présente, en revanche, deux avantages pour l'assuré. D'une part, la rente versée est défiscalisée car elle constitue la contrepartie d'un sinistre. D'autre part, la cotisation est en principe d'un montant moins élevé.
|
Les conditions de souscription permettent de souscrire jusqu'à en moyenne soixante-quinze ans. L'assureur se fonde sur les informations relatives à l'état de santé réunies par le médecin conseil (questionnaire médical, examen médical) pour accepter ou refuser le souscripteur. Les tarifs de cotisation Les tarifs de l'assurance dépendance (aussi appelés primes) sont notamment basés sur l'âge de l'assuré au moment de la souscription. Plus l'assuré souscrit tard, plus le risque est important et plus la cotisation est élevée. Ils dépendent également du niveau de rente choisi (proportionnellement) et de l'étendue de la couverture (dépendance totale seule ou couverture dès la dépendance partielle). En outre, des surprimes peuvent être appliquées suite à la sélection médicale. Le montant de la rente choisi à la souscription n'est pas fixe : il bénéficiera de revalorisations selon un taux et dans les conditions décidées par l'assureur. De même, les contrats prévoient une évolution du montant des cotisations : si l'assuré refuse l'augmentation de la cotisation, la rente peut être réduite proportionnellement, ou le contrat résilié par l'assureur. Certains contrats intègrent la survenance de difficultés financières au cours de l'exécution du contrat. Ils garantissent alors une indemnité, « la mise en réduction », calculée sur les montants versés, même si l'assuré a cessé de cotiser.
Source : direction générale de la
concurrence, de la consommation et de la répression des fraudes
|
Après traitement de nombreuses données recueillies auprès de diverses sociétés d'assurance, il apparaît qu'un contrat moyen de risque pur contre la dépendance la plus lourde souscrit par une personne de soixante ans acquittant une prime mensuelle de l'ordre de 15 euros permet de garantir une rente, en cas de dépendance totale, de l'ordre de 4 000 euros par an. Le montant de la prime varie en fonction de l'âge de l'assuré. Dans l'exemple précité, il s'élèverait à environ 10 euros pour une personne âgée de cinquante ans et serait de l'ordre de 7 euros pour une personne de quarante ans.
(2) Les contrats « mixtes » épargne et dépendance
L'assuré peut également s'assurer contre le risque dépendance dans le cadre d'une assurance sur la vie dont la garantie principale est le décès ou la vie (dite garantie épargne). Un tel contrat associe une logique de prévoyance à celle de la capitalisation . En toutes circonstances, indépendamment de la survenance ou non du risque, l'assuré recevra une prestation de l'assureur.
A la souscription de ce type de garantie, l'assuré peut opter pour une couverture complémentaire immédiate contre le risque de la dépendance.
La garantie dépendance est une garantie de risque qui peut être choisie à l'adhésion ou ultérieurement à échéance contractuelle, notamment au moment du départ en retraite. Les modalités de la couverture dépendance sont très variées, selon l'objet du contrat.
- Si l'assuré devient dépendant avant le terme du contrat en garantie décès, une fraction du capital prévu pour les bénéficiaires peut être transformée en rente mensuelle.
- En cas de garantie sur la vie (contrat d'assurance « épargne »), le montant de la rente est versé dès la survenance de la dépendance. Celui-ci est soit initialement fixé, soit fonction du montant capitalisé. Quant au contrat d'assurance sur la vie dit « retraite » , il prévoit généralement le doublement de la rente en cas de dépendance.
Les modalités de souscription sont similaires à celles de la souscription des contrats de risque pur. Si la rente est déterminée à l'avance, la part de la cotisation afférente à la dépendance sera fixée en fonction de ce montant.
D'un point de vue fiscal, les produits du contrat sont imposables en tant que contrepartie d'une opération à titre onéreux.
b) Cinq millions de personnes couvertes en 2010
La couverture du risque de perte d'autonomie, à titre principal ou accessoire, ne concernait que cinq millions de personnes au début de l'année 2010, alors que la France compte 10,9 millions de personnes âgées de plus de soixante-cinq ans et 13 millions de retraités.
Selon les données de la mutualité française et de la fédération française des sociétés d'assurance (FFSA), près des deux tiers des assurés, soit 3,2 millions de personnes, le sont auprès d'une mutuelle régie par le code de la mutualité, contre 1,5 million de personnes qui le sont par une société d'assurances relevant du code des assurances. Les institutions de prévoyance ne couvrent que 0,3 million de personnes.
c) Un marché segmenté entre contrats d'assurance ou contrats mutualistes d'une part, et contrats individuels ou collectifs, d'autre part
(1) Un marché assurantiel principalement orienté sur la garantie principale
Si la couverture mutualiste du risque est de nature complémentaire car intégrée à une offre globale de santé, le marché assurantiel est principalement orienté sur une offre de garantie à titre principal .
En effet, les personnes assurées auprès des mutuelles sont pour trois millions d'entre elles des fonctionnaires, actifs ou retraités, bénéficiant d'une inclusion d'une garantie dépendance dans le cadre de leur couverture par un contrat complémentaire santé.
S'agissant du marché de l'assurance dépendance sur lequel interviennent les organismes d'assurance régis par le code des assurances, l'enquête précitée indique qu'hors acceptation en réassurance, 1,3 million de personnes fin 2009 étaient couvertes contre le risque dépendance à titre principal (86,6 %) et 0,2 million à titre complémentaire (3,4 %). Avec acceptation en réassurance, la proportion de contrats souscrits à titre principal s'élève à 92 % en 2009.
Personnes couvertes par les sociétés
d'assurance
(y compris les acceptations en réassurance provenant des
mutuelles)
en milliers
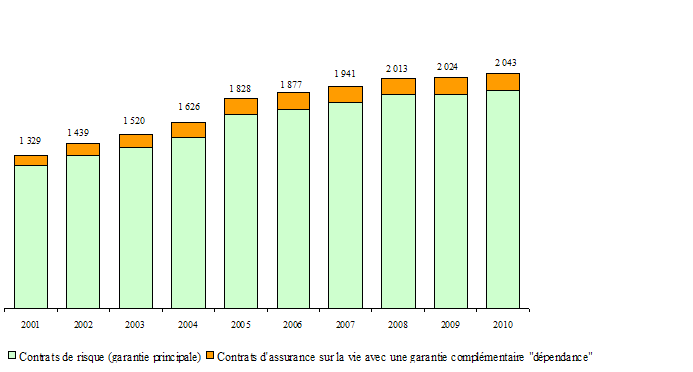
Source : FFSA
Quant au flux de ces contrats souscrits auprès des organismes d'assurance , le nombre de garanties principales est stable par rapport à 2008. Les garanties complémentaires semblent connaître en 2009 un regain de dynamisme . En effet, si de tels contrats enregistraient jusqu'en 2004 des taux de croissance annuels entre 12 % et 30 %, soit une progression supérieure à celle des garanties principales, la tendance s'est inversée entre 2005 et 2008, avec des taux de l'ordre de 5 %. En revanche, en 2009 les garanties dépendance souscrites à titre complémentaire enregistrent leur plus forte hausse depuis 2005, progressant de 8 % par rapport à 2008.
(2) Une prédominance des adhésions individuelles
Sur le marché couvert par les organismes relevant du code de la mutualité comme sur celui où interviennent les sociétés relevant du code des assurances, les adhésions individuelles sont dominantes.
• Sur les 3,2 millions d'assurés couverts en dépendance par les organismes du code de la mutualité, moins de 1 % le sont dans le cadre d'une adhésion collective. 3 % ont souscrit à titre individuel un contrat dont la dépendance est la garantie principale, tandis que 96 % sont assurés au titre de la dépendance en tant que garantie accessoire d'un contrat complémentaire santé.
• En ce qui concerne les contrats relevant des sociétés du code des assurances, si le marché était jusqu'en 2001 dominé par les contrats collectifs, ceux-ci ne représentent plus en 2009 que 49 % de l'ensemble des contrats de risque des sociétés d'assurance.
Au sein des contrats d'assurance collectifs, il convient de distinguer la couverture dépendance souscrite dans le cadre d'une entreprise de celle faisant l'objet d'une inclusion dans une garantie d'assurance complémentaire santé.
Les contrats de groupe à adhésion obligatoire sont en fait peu nombreux. L'étude précitée dénombre en matière de garantie principale en 2009, 86 600 personnes couvertes par un contrat d'entreprise (contre 744 000 par un contrat complémentaire santé).
Ces garanties collectives, principalement proposées par des institutions de prévoyance, prennent généralement deux formes :
- les couvertures viagères ;
- les couvertures en point dépendance. Les cotisations du salarié donnent lieu à attribution de « points dépendance », à l'instar des points de retraite. Ces points sont transformés en rente viagère mensuelle si l'assuré entre en dépendance. Si le salarié quitte ensuite l'entreprise ou prend sa retraite, il continue à bénéficier de la garantie car les points demeurent inscrits à son compte personnel. Il peut alimenter son compte à titre individuel ou dans le cadre de sa nouvelle entreprise.
En termes de flux, la tendance globale au repli de l'ensemble des contrats collectifs (d'entreprise ou complémentaire santé) se confirme en 2009 puisque leur nombre baisse de 2 % alors que les souscriptions individuelles d'une garantie à titre principal auprès de sociétés d'assurance progressent de 3 %.
(3) Une dualité de gestion, annuelle ou viagère
La gestion annuelle renvoie à un mécanisme similaire à une couverture « par répartition » . Les primes de l'année paient les capitaux constitutifs des prestations à verser (viagèrement) aux personnes entrées en dépendance dans l'année.
Cette technique présente l'avantage de la simplicité de gestion . Il n'est pas nécessaire de tenir une comptabilité tête par tête. Seuls les sinistres devront être gérés tête par tête. Sa gestion est également flexible . Chaque année, le niveau de la prime peut être revu pour maintenir les comptes à l'équilibre.
Cependant, puisque l'assuré n'est couvert contre la survenance de l'événement que pour la période de garantie d'un an, le contenu de la garantie peut en principe être intégralement remis cause chaque année par l'assureur. Quant à l'assuré, il peut décider de ne pas la renouveler.
Ainsi, dans un tel système de gestion, la révision du niveau de la prime peut éventuellement conduire à des augmentations tarifaires lourdes liées au vieillissement du groupe (sauf cas particulier d'un groupe très dynamique dans lequel entrent de nombreux jeunes chaque année). C'est pourquoi les mutuelles constituent généralement deux types de provisions : des provisions pour sinistres, s'agissant des assurés dépendants, mais également des provisions pour risques croissants afin de garantir une évolution tarifaire maitrisée, en cas de dérive du vieillissement du groupe assuré.
En cas de garantie viagère , la société d'assurance s'engage à fournir les prestations à la survenance de la dépendance, quelle que soit la date de survenance postérieure à la signature du contrat, période de carence éventuelle déduite. Elle prend donc en compte, dans sa gestion, l'ensemble des engagements futurs. Elle associe gestion de risque et technique de capitalisation . Chaque assuré paye une prime annuelle « viagèrement » tant qu'il n'est pas dépendant afin de couvrir le risque de tomber en dépendance. Lorsque le risque se réalise, il reçoit alors les prestations et cesse de payer la prime. L'adhésion peut être facultative ou obligatoire.
La gestion viagère offre l'avantage d'être individuelle et mobile . Chaque individu paie la prime correspondant à son risque. La cotisation peut être éventuellement ajustée pour les nouveaux entrants, mais cet ajustement ne dépendra « que » des progrès de la médecine et de l'évolution de la table de mortalité, et sera réalisé très progressivement. De surcroît, chaque individu ayant sa propre provision bien identifiée, le transfert est possible. En revanche, ce caractère individuel conduit à certaines lourdeurs de gestion pour l'assureur.
Si les sociétés d'assurance utilisent la gestion en mode viager, la gestion mutualiste utilise les deux modes de garantie. Parmi les 3,2 millions de personnes couvertes par les organismes relevant du code de la mutualité, 2,5 millions bénéficient d'une garantie incluse dans une complémentaire santé en gestion annuelle du risque . Les 700 000 personnes restantes sont couvertes en gestion viagère, en général sur base individuelle.
d) Un marché concentré mais une offre de produits dispersée
Très concentré quant aux acteurs capables de maîtriser le risque, le marché de l'assurance dépendance apparaît dispersé en termes de produits, tant il existe d'offres difficilement comparables.
Selon la FFSA, vingt-cinq sociétés d'assurance interviennent sur le marché de l'adhésion individuelle . Cependant, quatre d'entre elles représentent 74 % de l'ensemble de la collecte et 81 % des personnes couvertes en 2009. Le marché est donc concentré, en raison de la nature du risque.
En revanche, le nombre de produits disponibles, près d'une cinquantaine, semble particulièrement important. Si la totalité de ces contrats couvrent la dépendance lourde, un grand nombre offre une garantie en cas de dépendance partielle. L'âge maximum de souscription varie entre soixante-neuf ans et quatre-vingt-quatre ans. L'âge moyen réel de souscription est quant à lui de soixante-deux ans.
Les prestations d'assistance associées aux contrats sont extrêmement variables. La sélection médicale reste importante. L'ensemble des contrats prévoient un questionnaire médical et un délai de carence en cas de maladie qui varie généralement entre douze et trente-six mois, selon le type de maladie.
e) Un ralentissement du développement du marché dépendance
Si le marché de l'assurance dépendance existe depuis vingt-cinq ans, son poids demeure encore modeste . La croissance de la couverture par les sociétés d'assurances s'est ralentie, en partie en raison d'un certain « attentisme » en l'absence d'une intervention législative posant les principes d'un financement pérenne de ce risque.
En effet, si l'évolution du nombre de personnes ayant souscrit une assurance dépendance entre 2000 et fin 2009 a crû de 84 %, ce nombre stagne depuis lors. La croissance du nombre de souscriptions d'assurance dépendance se contracte régulièrement depuis 2005 (12 % en 2005, 7 % en 2007, 4 % en 2008, 3 % en 2009). L'année 2009 enregistre le flux le plus faible avec 11 800 nouveaux assurés, soit six fois moins qu'en 2007.
Le marché assurantiel demeure également modeste au regard du montant global des cotisations payées par les assurés à une société d'assurance au titre d'une garantie principale dépendance. Celui-ci s'élevait à environ 403,1 millions d'euros pour l'année 2009. Le rythme de progression annuel des primes ralentit depuis 2005. Après avoir enregistré des taux supérieurs à 10 % avant cette date, leur croissance oscille entre 3 % et 9 %. Au 30 juin 2010, elles atteignent 414,1 millions d'euros, soit une progression de 2 % en un an.
S'agissant des sommes versées aux assurés en 2009, au titre des contrats garantie principale dépendance, sous forme de rentes viagères, de capitaux ou de prestations en nature, leur montant s'élève à près de 128 millions d'euros , soit une progression de 12 % en un an. Le nombre de rentes en cours de service au titre des contrats à adhésion individuelle est évalué à 14 300 pour la même année. Le montant moyen de la rente versée au titre de ces contrats est évalué à 522 euros par mois.
Quant au montant provisionné constitué au titre de l'ensemble des contrats garantie principale dépendance par les assurances, il s'établit à 2,6 milliards d'euros au 31 décembre 2009.
Cotisations, prestations et provisions des contrats de
risque dépendance
des sociétés d'assurance
(en millions d'euros)
Prestations
Cotisations
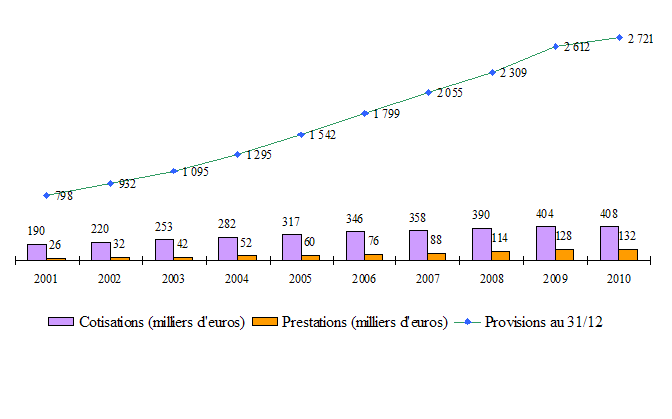
Source : FFSA







