Rapport d'information n° 686 (2010-2011) de M. Jean-Jacques JÉGOU , fait au nom de la commission des finances, déposé le 29 juin 2011
Disponible au format PDF (301 Koctets)
-
AVANT-PROPOS
-
LES PRINCIPALES RECOMMANDATIONS DE VOTRE RAPPORTEUR
SPÉCIAL
-
I. LES DOTATIONS MIGAC, UN MODE DE FINANCEMENT
COMPLÉMENTAIRE DE LA TARIFICATION À L'ACTIVITÉ, À
LA CROISÉE DES ENJEUX DE LA RÉFORME DU SECTEUR HOSPITALIER
-
A. LA NÉCESSITÉ DE FINANCER, À
PART, LES MISSIONS D'INTÉRÊT GÉNÉRAL
-
1. La T2A ne peut s'appliquer à l'ensemble
des missions des établissements de santé
-
a) La réforme de 2004 : le financement
de l'activité de diagnostic, de traitement et de soins à partir
de tarifs de prestations et de forfaits nationaux
-
b) Un mode de financement spécifique qui
doit néanmoins être maintenu pour certaines missions ne
constituant pas des activités productrices de soins quantifiables
-
c) Une prise en compte, également à
l'étranger, des surcoûts induits par certaines missions des
établissements de santé
-
a) La réforme de 2004 : le financement
de l'activité de diagnostic, de traitement et de soins à partir
de tarifs de prestations et de forfaits nationaux
-
2. Le périmètre des MIGAC recouvre
des notions variées
-
3. Les MIGAC font l'objet d'un double pilotage, au
niveau national et au niveau régional par le biais des ARS
-
a) Une dotation globale fixée au niveau
national sur la base, au moment du passage à la T2A, du retraitement
comptable de 2003
-
b) Une répartition des dotations
régionales au niveau national après consultation des
organisations hospitalières les plus représentatives
-
c) Une délégation aux
établissements de santé par les ARS sur la base d'une
contractualisation
-
a) Une dotation globale fixée au niveau
national sur la base, au moment du passage à la T2A, du retraitement
comptable de 2003
-
1. La T2A ne peut s'appliquer à l'ensemble
des missions des établissements de santé
-
B. UNE DOTATION DE PLUS DE 8 MILLIARDS D'EUROS AU
CoeUR DES RÉFORMES DU SECTEUR HOSPITALIER
-
A. LA NÉCESSITÉ DE FINANCER, À
PART, LES MISSIONS D'INTÉRÊT GÉNÉRAL
-
II. DES DOTATIONS NÉCESSAIRES, MAIS UN
VOLUME À MAÎTRISER ET DES MODALITÉS DE CALCUL ET DE
PILOTAGE À PARFAIRE
-
A. UN PÉRIMÈTRE ET UN MONTANT GLOBAL
QUI DOIVENT ÊTRE EN COHÉRENCE AVEC LA LOGIQUE DE LA T2A
-
B. UNE RATIONALISATION DE LA CONSTRUCTION DES
TROIS SOUS-ENVELOPPES À POURSUIVRE AFIN DE S'ÉLOIGNER DES
DOTATIONS HISTORIQUES
-
C. UN PILOTAGE À PARFAIRE
-
A. UN PÉRIMÈTRE ET UN MONTANT GLOBAL
QUI DOIVENT ÊTRE EN COHÉRENCE AVEC LA LOGIQUE DE LA T2A
-
I. LES DOTATIONS MIGAC, UN MODE DE FINANCEMENT
COMPLÉMENTAIRE DE LA TARIFICATION À L'ACTIVITÉ, À
LA CROISÉE DES ENJEUX DE LA RÉFORME DU SECTEUR HOSPITALIER
-
EXAMEN EN COMMISSION
-
ANNEXE 1 : LISTE DES PERSONNES
AUDITIONNÉES PAR VOTRE RAPPORTEUR SPÉCIAL
-
ANNEXE 2 : PRINCIPAUX SIGLES
UTILISÉS
N° 686
SÉNAT
SESSION ORDINAIRE DE 2010-2011
|
Enregistré à la Présidence du Sénat le 29 juin 2011 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des finances (1) sur les missions d' intérêt général et d' aide à la contractualisation (MIGAC) ,
Par M. Jean-Jacques JÉGOU,
Sénateur.
|
(1) Cette commission est composée de : M. Jean Arthuis , président ; M. Yann Gaillard, Mme Nicole Bricq, MM. Jean-Jacques Jégou, Thierry Foucaud, Aymeri de Montesquiou, Joël Bourdin, François Marc, Serge Dassault , vice-présidents ; MM. Philippe Adnot, Jean-Claude Frécon, Mme Fabienne Keller, MM. Michel Sergent, François Trucy , secrétaires ; M. Jean-Paul Alduy, Mme Michèle André, MM. Bernard Angels, Bertrand Auban, Denis Badré, Mme Marie-France Beaufils, MM. Claude Belot, Pierre Bernard-Reymond, Auguste Cazalet, Yvon Collin, Philippe Dallier, Jean-Pierre Demerliat, Mme Marie-Hélène Des Esgaulx, MM. Éric Doligé, Philippe Dominati, Hubert Falco, André Ferrand, François Fortassin, Jean-Pierre Fourcade, Adrien Gouteyron, Charles Guené, Claude Haut, Edmond Hervé, Pierre Jarlier, Yves Krattinger, Roland du Luart, Philippe Marini, Jean-Pierre Masseret, Marc Massion, Gérard Miquel, Albéric de Montgolfier, François Rebsamen, Jean-Marc Todeschini, Bernard Vera. |
AVANT-PROPOS
Mesdames, Messieurs,
En application de l'article 57 de la loi organique du 1 er août 2001 relative aux lois de finances (LOLF), votre rapporteur spécial a souhaité mener une mission de contrôle sur les missions d'intérêt général et d'aide à la contractualisation (MIGAC).
En 2004, la réforme de la tarification à l'activité (T2A) avait pour objectif de substituer progressivement au financement par dotation globale des établissements de santé un mode de rémunération lié à l'activité de soins effective de ces derniers.
Néanmoins, dès l'origine, est apparue la nécessité de maintenir des modes de financement spécifiques pour certaines missions non quantifiables réalisées par les hôpitaux. De là découle la dotation MIGAC, destinée à compenser les charges liées à l'accomplissement de certaines missions d'intérêt général.
Cette enveloppe de crédits, de plus de 8 milliards d'euros en 2011 , constitue aujourd'hui un enjeu majeur pour la maîtrise des dépenses d'assurance maladie.
Elle se situe, par ailleurs, à la croisée d'importantes réformes du secteur hospitalier . D'une part, son évolution a un impact direct sur la réforme de la T2A. D'autre part, de l'identification des MIGAC dépend, pour partie, la convergence tarifaire.
Enfin, ces dotations représentent un nouveau défi pour les agences régionales de santé (ARS), pour lesquelles le pilotage par la performance des dépenses hospitalières est au coeur de leur feuille de route.
Plusieurs éléments ont motivé le choix de votre rapporteur spécial pour cette mission de contrôle :
- le poids financier important que constituent ces dotations . En 2011, les MIGAC représentaient 11,4 % de l'ONDAM hospitalier voté en loi de financement de la sécurité sociale pour 2011 ;
- le sentiment d'opacité qui a pu prévaloir, ces dernières années, s'agissant de leur allocation ;
- enfin, les critiques de la Cour des comptes 1 ( * ) et de l'Inspection générale des affaires sociales 2 ( * ) , dont elles ont fait récemment l'objet .
Votre rapporteur spécial a souhaité aborder ce contrôle à travers trois principales questions :
- la transparence : que finance-t-on par le biais des MIGAC ?
- l'efficience : les critères retenus pour la répartition des crédits entre établissements de santé sont-ils pertinents d'un point de vue de l'efficience de la dépense publique ?
- enfin, le pilotage , autrement dit « qui fait quoi » et, en particulier, quelles sont les marges de manoeuvre des nouvelles ARS.
Ces trois problématiques renvoient, il est vrai, davantage aux notions budgétaires mis en avant par la LOLF s'agissant du budget général de l'Etat. Néanmoins, celles-ci ont vocation à être diffusées à l'ensemble des finances publiques et, particulièrement, à être appliquées aux dotations MIGAC qui, par leur nature, se rapprochent des crédits budgétaires de l'Etat.
Au terme de ses dix auditions et de ses deux déplacements dans la région Nord-Pas-de-Calais et dans la région Ile-de-France, le sentiment de votre rapporteur spécial sur le financement des MIGAC est mitigé .
Il reconnaît, certes, les efforts de réforme menés par la direction générale de l'offre de soins (DGOS) ces dernières années. Il ne remet pas, par ailleurs, en cause la nécessité de maintenir le financement de certaines missions des établissements de santé en dehors de la tarification à l'activité.
Néanmoins, il attire l'attention sur la nécessité de :
1) maintenir un montant global de dotation MIGAC en cohérence avec la logique de la tarification à l'activité , sauf à remettre en cause la finalité recherchée par celle-ci ;
2) poursuivre la rationalisation de la construction des trois sous-enveloppes qui composent les MIGAC, afin de s'éloigner le plus rapidement possible d'un dispositif de reconduction de dotations historiques ;
3) améliorer, enfin, le pilotage de ces crédits , afin de s'orienter vers une réelle allocation par la performance des dotations et un rééquilibrage de celles-ci au niveau régional.
LES PRINCIPALES RECOMMANDATIONS DE VOTRE RAPPORTEUR SPÉCIAL
|
1) Affiner le périmètre des MIGAC en vérifiant continuellement la pertinence de ces dotations à demeurer en retrait de la T2A 2) Clarifier l'articulation entre l'enveloppe MIGAC et d'autres supports de financement des établissements de santé , notamment le FIQCS et le FMESPP, et mettre en place un suivi consolidé de ces dotations 3) Mieux maîtriser l'enveloppe MIGAC , et plus particulièrement son volet « aides à la contractualisation », sauf à s'éloigner de la finalité recherchée par la réforme de la T2A 4) Approfondir la piste de réflexion tendant à la mise en place d'un nouveau sous-objectif de l'ONDAM relatif aux MIGAC 5) Poursuivre l'évolution des modalités d'allocation des dotations MERRI , ce qui passe notamment par l'accentuation du redéploiement des crédits du socle fixe vers la part modulable et la part variable ; l'enrichissement et la révision progressive de la pondération des indicateurs retenus pour la fixation de la part modulable ; le développement de la procédure d'appels à projet 6) Renforcer les travaux de modélisation des autres missions d'intérêt général , élément nécessaire à la transparence, l'équité et l'homogénéité de la répartition des moyens entre établissements 7) Stabiliser et veiller à une allocation plus transparente des dotations « aides à la contractualisation » 8) Orienter le pilotage des dotations MIGAC vers une allocation par la performance , en donnant aux agences régionales de santé les moyens matériels et humains leur permettant de s'éloigner d'un dispositif de reconduction de budgets historiques 9) Dresser un bilan régulier de la contractualisation entre les ARS et les établissements de santé , ainsi que de la bonne application par les agences des référentiels de coût mis à leur disposition 10) Sur la base du retour d'expérience de 2011, envisager la généralisation de la justification au premier euro des MIGAC 11) Intensifier les efforts de rééquilibrage géographique des dotations régionales 12) Prendre en compte les difficultés engendrées, au niveau des établissements de santé, des mesures de gel des dotations MIGAC, décidées en début d'exercice |
I. LES DOTATIONS MIGAC, UN MODE DE FINANCEMENT COMPLÉMENTAIRE DE LA TARIFICATION À L'ACTIVITÉ, À LA CROISÉE DES ENJEUX DE LA RÉFORME DU SECTEUR HOSPITALIER
A. LA NÉCESSITÉ DE FINANCER, À PART, LES MISSIONS D'INTÉRÊT GÉNÉRAL
1. La T2A ne peut s'appliquer à l'ensemble des missions des établissements de santé
a) La réforme de 2004 : le financement de l'activité de diagnostic, de traitement et de soins à partir de tarifs de prestations et de forfaits nationaux
La réforme de la tarification à l'activité (T2A), mesure prévue par le « Plan hôpital 2007 » et introduite par la loi de financement de la sécurité sociale pour 2004, avait pour objectif de moderniser le mode de financement des établissements de santé en passant progressivement d'un financement pour l'essentiel par dotation globale à un système de rémunération lié à l'activité réelle des établissements de santé .
|
Le passage d'un financement par dotation globale à la tarification à l'activité
- les établissements publics de santé et les établissements privés participant au service public hospitalier (PSPH) étaient financés sur la base d'une dotation globale , soit une dotation de fonctionnement calculée sur une base historique reconduite de façon uniforme selon un taux de croissance fixé chaque année ; - les établissements privés à but lucratif étaient, quant à eux, financés selon un paiement à l'activité comprenant deux volets : des forfaits de prestations et les honoraires correspondant aux actes réalisés par les médecins.
Passage progressif à la T2A des établissements anciennement sous dotation globale
|
Désormais, les ressources des établissements de santé, s'agissant de leur activité de médecine, chirurgie et obstétrique (MCO), sont allouées en fonction du volume et de la nature de leur activité, sur la base de tarifs ou de forfaits nationaux fixés selon des modalités décrites ci-dessous.
|
Les trois volets du financement à l'activité des établissements de santé
Le volet « tarification des prestations d'hospitalisation » correspond à la part la plus importante du financement des établissements de santé et comprend notamment les groupes homogènes de séjour (GHS). Grâce au programme de médicalisation des systèmes d'information (PMSI), les établissements de santé classent le séjour de chacun de leur patient au sein d'un groupe homogène de malades (GHM). Chacun de ces GHM est ensuite associé à son « pendant financier », un groupe homogène de séjour (GHS). Le tarif du GHS, identique pour tous les établissements de santé, constitue un tarif forfaitaire de séjour devant couvrir l'ensemble des dépenses nécessaires au traitement du patient pour un diagnostic donné. C'est sur cette base forfaitaire nationale que l'établissement de santé est rémunéré par l'assurance maladie pour l'ensemble des prestations effectuées au cours du séjour du patient. Relèvent également de ce premier volet, les soins et actes réalisés lors des consultations externes . Leur financement repose, en revanche, non pas sur les GHS, mais sur les différentes nomenclatures existantes : la nomenclature générale des actes professionnels, la classification commune des actes médicaux et la nomenclature des actes de biologie médicale.
Le financement en sus des GHS, autre volet de la tarification à l'activité, est destiné, quant à lui, à compléter les GHS afin de couvrir les frais de médicaments et de dispositifs médicaux particulièrement onéreux .
Viennent enfin compléter ces deux premiers volets, les forfaits annuels, destinés à financer les structures de certaines activités spécifiques : - le forfait annuel « Urgences » (FAU) vise à couvrir les charges de structure et de fonctionnement des services d'accueil des urgences autorisées ; - le forfait « coordination des prélèvements d'organes » (CPO) est destiné à financer les rémunérations des personnels concernés et les astreintes des infirmières coordinatrices ; - le forfait annuel « Greffes » (FAG) tend à rémunérer les frais de coordination, de transport des équipes, de gestion des greffons... |
Les bénéfices attendus du passage à la T2A étaient les suivants :
- une plus grande médicalisation du financement des établissements de santé ;
- une plus grande équité entre les établissements, rémunérés en fonction de leur activité réelle et des prestations qu'ils fournissent sur la base d'un tarif fixé au plan national ;
- une incitation à la bonne gestion et à la mise en oeuvre de nouveaux modes de régulation des dépenses hospitalières ;
- la suppression des disparités tarifaires non justifiées entre l'hospitalisation publique et privée ;
- le développement des outils de pilotage médico-économique (contrôle de gestion) au sein des hôpitaux publics et privés.
b) Un mode de financement spécifique qui doit néanmoins être maintenu pour certaines missions ne constituant pas des activités productrices de soins quantifiables
Toutefois, les activités des établissements de santé ne se limitent pas à des activités productrices de soins quantifiables à travers le programme de médicalisation des systèmes d'information (PMSI). C'est le cas de l'essentiel des missions d'intérêt général (formation, recherche, accueil social, permanence des soins, activités de support, etc.) non ou mal prises en compte par le PMSI.
Par ailleurs, il convient d'éviter tout effet non désiré que pourrait entraîner la tarification à l'activité, notamment l'éviction des patients les plus lourdement atteints.
C'est pourquoi, dès la mise en place de la réforme de la T2A, des sources de financement ont été maintenues en dehors du principe général de tarification à l'activité .
La loi de financement de la sécurité sociale pour 2004 instaurant la T2A proposait ainsi d'emblée un système mixte reposant, d'une part, sur un financement à l'activité et, d'autre part, sur le maintien d'une dotation ad hoc , les « missions d'intérêt général et d'aide à la contractualisation » (MIGAC), destinée à compenser les charges liées à l'accomplissement de certaines missions.
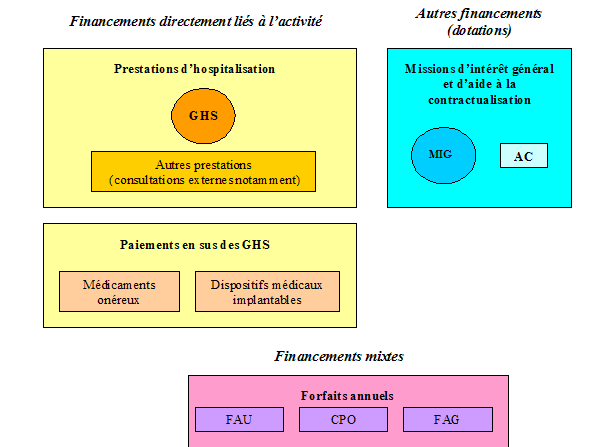
Le schéma ci-dessous retrace les différentes modalités de financement des établissements de santé : les financements directement liés à l'activité (GHS et autres prestations), les dotations (MIGAC) et les financements mixtes (forfaits annuels).
|
Le financement des établissements de santé
GHS : groupes homogène de séjour ; MIG : missions d'intérêt général ; AC : aides à la contractualisation ; FAU : forfait annuel Urgences ; CPO : coordination des prélèvements d'organes ; FAG : forfait annuel Greffes Source : commission des finances, d'après le document réalisé par la MT2A intitulé « La tarification des établissements de santé » |
c) Une prise en compte, également à l'étranger, des surcoûts induits par certaines missions des établissements de santé
La France n'est pas le premier pays à avoir introduit une tarification à l'activité des soins hospitaliers. Comme le précise une étude de 2009 de l'Institut de recherche et documentation en économie de la santé (IRDES) 3 ( * ) , « en adoptant ce mode de paiement , [la France] rejoint une vingtaine de pays qui ont déjà mis en place une tarification de ce type ».
Si les systèmes de tarification à l'activité varient dans leur architecture globale et si les données disponibles en la matière sont assez limitées, il est néanmoins possible d'établir quelques points de comparaison internationale.
Il apparaît, en particulier, que certains Etats (les Etats-Unis ou l'Australie) prennent en compte, comme la France, la spécificité de certaines missions réalisées par les établissements de santé et proposent, en conséquence, des modalités de financement complémentaires aux tarifs ou une modulation de ces derniers en fonction, notamment, des caractéristiques des patients pris en charge ou de la situation de l'établissement au sein d'un bassin de population donné.
|
Les systèmes de tarification à l'activité à l'étranger
Les tarifs des DRG (équivalent des GHS) sont ajustés pour tenir compte notamment du coût indirect de la formation médicale , de la prise en charge de populations spécifiques et de la situation de l'établissement au sein d'un bassin de population donné (hôpital unique, établissement rural, centre régional de référence).
Chaque hôpital reçoit en général un prix fixe par DRG jusqu'à un certain niveau d'activité cible déterminé en fonction de son activité historique. Au delà, des mécanismes de paiements additionnels ont été mis en place. Ces paiements additionnels sont notamment calibrés en fonction du degré d'urgence clinique de leurs patients ou sont conditionnés à la réalisation d'objectifs spécifiques de prise en charge de patients sur liste d'attente. Source : IRDES, « Principes et enjeux de la tarification à l'activité à l'hôpital - Enseignements de la théorie économique et des expériences étrangères » - mars 2009 |
2. Le périmètre des MIGAC recouvre des notions variées
Les circulaires de campagne tarifaire de 2005 à 2007 ont systématiquement précisé que les MIGAC sont « destinées à financer la part des activités de médecine, chirurgie et obstétrique des établissements de santé publics et privés qui ne peuvent être tarifiées à l'activité », ce qui recouvre un éventail très large de missions .
Comme l'indique le guide méthodologique de contractualisation sur les MIGAC mis à la disposition des anciennes agences régionales de l'hospitalisation (ARH) par le ministère de la santé, « leur périmètre même s'il n'est pas figé, est toutefois délimité » 4 ( * ) .
a) Un cadre juridique délimité
L'article L. 162-22-13 du code de la sécurité sociale introduit par la loi de financement de la sécurité sociale pour 2004 constitue le « texte fondateur » de la dotation MIGAC.
Cet article prévoit, de façon générale, que cette dotation participe « notamment » au financement :
- des engagements relatifs aux missions mentionnées à l'article L. 6112-1 du code de la santé publique (enseignement, recherche, médecine préventive, éducation pour la santé, lutte contre l'exclusion) ;
- à ceux relatifs à la mise en oeuvre des orientations du schéma régional d'organisation des soins (SROS) ;
- à ceux visant à améliorer la qualité des soins ou à répondre aux priorités nationales ou locales en matière de politique sanitaire, notamment la création de communautés hospitalières de territoire ;
- à ceux relatifs à la mise en oeuvre de la politique nationale en matière d'innovation médicale ou au rôle de recours dévolu à certains établissements ;
- enfin, des activités de soins dispensés à certaines populations spécifiques.
Les articles D. 162-6 à D.162-8 du code de la sécurité sociale fixent la liste de ces missions qui a elle-même été précisée par arrêtés successifs quasi annuels : arrêté du 12 avril 2005 modifié à deux reprises par les arrêtés du 5 mars et du 9 octobre 2006 ; arrêté du 23 mars 2007 modifié par l'arrêté du 2 avril 2008 ; arrêté du 13 mars 2009 modifié par les arrêtés du 24 février 2010 et du 9 mars 2011.
L'encadré suivant recense les différentes missions d'intérêt général.
|
Les missions d'intérêt général En application des articles D. 162-6 à D.162-8 du code de la sécurité sociale, peuvent être financées par la dotation MIGAC les dépenses correspondant aux missions d'intérêt général suivantes : 1) L'enseignement, la recherche, le rôle de référence et l'innovation , et notamment, à ce titre : - la recherche médicale et l'innovation, notamment la recherche clinique ; - l'enseignement et la formation des personnels médicaux et paramédicaux ; - la recherche, l'enseignement, la formation, l'expertise, la coordination et l'évaluation des soins relatifs à certaines pathologies et réalisés par des structures spécialisées ainsi que les activités hautement spécialisées assurées par des structures assumant un rôle de recours ; - les activités de soins réalisées à des fins expérimentales ou la dispensation des soins non couverts par les nomenclatures ou les tarifs. 2) La participation aux missions de santé publique suivantes : - la vigilance, la veille épidémiologique, l'évaluation des pratiques et l'expertise réalisées par des centres de référence au bénéfice des autorités de santé publique, des établissements de santé ou du public ; - la formation, le soutien, la coordination et l'évaluation des besoins du patient réalisés par des équipes pluridisciplinaires intervenant auprès des équipes soignantes ; - la collecte, la conservation et la distribution des produits d'origine humaine, à l'exception de la part de cette activité couverte par les tarifs de cession ; - les dispositifs ayant pour objet de favoriser le maintien des soins de proximité et l'accès à ceux-ci ; - le dépistage anonyme et gratuit effectué dans les conditions prévues à l'article L. 3121-2 du code de la santé publique ; - la prévention et l'éducation pour la santé ; - le conseil aux équipes hospitalières en matière d'éthique, de bioéthique et de protection des personnes ; - la veille sanitaire, la prévention et la gestion des risques sanitaires liés à des circonstances exceptionnelles ; - l'intervention d'équipes pluridisciplinaires pour la prise en charge de certaines pathologies en consultation ou en hospitalisation ; - l'aide médicale urgente réalisée par les services d'aide médicale urgente et les services mobiles d'urgence et de réanimation respectivement mentionnés aux articles L. 6112-5 et R. 712-71-1 du code de la santé publique. 3) La participation à la définition et à la mise en oeuvre des politiques publiques dans les domaines suivants : - la politique hospitalière ; - le développement du dialogue social dans le secteur hospitalier ; - le coopération internationale en matière hospitalière. 4) La permanence des soins hospitalière 5) Les dépenses correspondant aux activités de soins dispensés à des populations spécifiques : - la prise en charge des femmes enceintes dans les centres périnatals de proximité ; - la prise en charge des détenus dans des unités hospitalières spécialisées ou dans les établissements pénitentiaires ; - la prise en charge des populations en difficulté par des équipes hospitalières à l'extérieur des établissements de santé ; - la prise en charge spécifique des patients en situation de précarité. |
b) Un périmètre qui évolue néanmoins annuellement
Comme en témoigne la révision quasi-annuelle des arrêtés fixant la liste des MIGAC, leur périmètre, loin d'être sanctuarisé, est au contraire amené à évoluer .
En particulier, dès lors qu'une mission a la possibilité d'être suivie de manière quantifiable à travers le PMSI, une sortie du dispositif MIGAC s'impose. A l'inverse, des nouvelles missions d'intérêt général peuvent être ajoutées au périmètre des MIGAC.
L'encadré suivant rappelle les principaux changements de périmètre intervenus depuis 2004. Les deux plus importantes modifications ont consisté à ajouter, en 2009, à la liste des missions d'intérêt général, la prise en charge des patients précaires et la permanence des soins.
|
Les principaux changements de périmètre de la dotation MIGAC depuis 2004
- la conservation des tissus, tumeurs et produits humains à des fins de recherche ; - les stimulateurs corticaux profonds et les implants cochléaires, au titre des activités de soins réalisées à des fins expérimentales ou de la dispensation des soins non couverts par les nomenclatures ou les tarifs ; - la consultation du fichier national ou des fichiers internationaux de greffe de moelle et le typage des donneurs potentiels, au titre des missions de collecte, de conservation et de distribution des produits d'origine humaine ; - les services de court séjour gériatrique et les consultations de suivi post-greffes, au titre de l'intervention des équipes pluridisciplinaires pour la prise en charge de certaines pathologies ; - l'accompagnement social des patient en situation précaire, au titre de la mission d'assistance aux patients pour l'accès aux droits sociaux et des dispositifs ayant pour objet de faciliter le maintien des soins de proximité et l'accès à ceux-ci.
- le financement des coûts de structures liés à la prise en charge de patients précaires ; - le financement de la permanence de soins hospitalière ; - la rémunération des internes en médecine, pharmacie et odontologie. |
c) La distinction communément admise en trois enveloppes
La diversité des MIGAC peut s'ordonner selon une subdivision communément admise en trois catégories :
- les « MERRI » , les missions d'enseignement, de recherche, de référence et d'innovation, qui correspondent globalement aux activités universitaires de recherche et d'enseignement qui donnaient lieu avant le passage à la T2A à un abattement forfaitaire de 13 % dans le calcul du coût du point ISA (indice synthétique d'activité), coût qui était alors utilisé pour moduler la dotation globale des établissements (ce point sera détaillé dans la seconde partie du présent rapport) ;
- les « autres MIG » , les missions d'intérêt général (MIG) proprement dites : mission de veille et de vigilance, prises en charge par des équipes pluridisciplinaires, produits d'origine humaine non couverts par les tarifs, prises en charge spécifique, aide médicale urgente...
- enfin, les « AC », les aides à la contractualisation , destinées à financer ponctuellement et temporairement les établissements de santé pour qu'ils puissent mettre en oeuvre les adaptations nécessaires de l'offre de soins.
Cette enveloppe est, elle-même, subdivisée en six catégories d'aides :
- celles destinées au développement de l'activité (aide au démarrage d'une activité ou aide au développement d'une activité déjà existante en attendant que les recettes tarifaires permettent à l'établissement de financer les charges afférentes) ;
- celles visant au maintien d'une activité déficitaire identifiée comme telle dans le SROS (absence d'équilibre économique de l'activité, sous-densité de l'offre) ;
- celles tendant à améliorer l'offre existante (renforcement de moyens) ;
- celles en faveur des restructurations et du soutien aux établissements déficitaires ;
- celles destinées à l'accompagnement d'opérations d'investissement ;
- enfin, tout autre type d'aides (compensation temporaire de l'effet revenu lié à un changement du modèle tarifaire, développement de la culture à l'hôpital,...).
3. Les MIGAC font l'objet d'un double pilotage, au niveau national et au niveau régional par le biais des ARS
a) Une dotation globale fixée au niveau national sur la base, au moment du passage à la T2A, du retraitement comptable de 2003
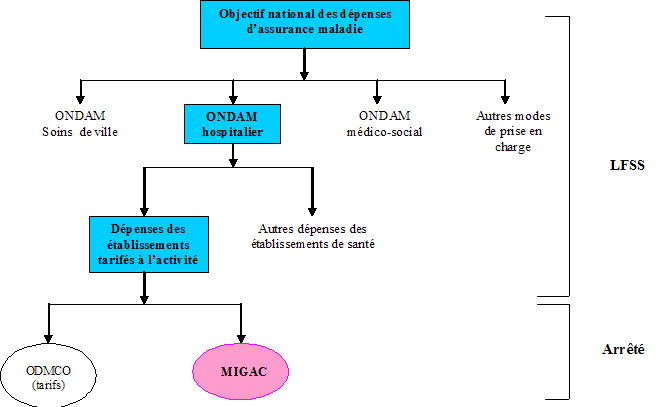
En application de l'article précité L. 162-22-13 du code de la sécurité sociale, le montant de la dotation MIGAC est déterminé, chaque année, par l'Etat en fonction de l'Objectif national des dépenses d'assurance maladie (ONDAM).
Chaque année, suite au vote de la loi de financement de la sécurité sociale au sein de laquelle est fixé l'ONDAM, les ministères chargés de la santé, de la sécurité sociale et du budget arrêtent le montant annuel alloué pour chacun des sous-objectifs de l'ONDAM hospitalier relatif aux établissements tarifés à l'activité : l'objectif des dépenses en médecine-chirurgie-obstétrique (ODMCO) - c'est-à-dire l' « enveloppe sous tarifs » - et la dotation MIGAC, comme le rappelle le schéma suivant.
|
Fixation de la dotation MIGAC
Source : commission des finances |
Au moment de la mise en oeuvre de la réforme de la T2A, le ministère de la santé s'est appuyé, pour déterminer la dotation initiale des MIGAC, sur le retraitement des données issues de la comptabilité des établissements de santé de 2003 , complété des évolutions propres à la campagne budgétaire de 2004.
Ce mode de valorisation initiale des MIGAC a soulevé des interrogations quant à sa fiabilité. Ainsi, le ministère de la santé indique-t-il, dans son guide méthodologique précité à destination des anciennes ARH et des nouvelles agences régionales de santé (ARS) :
« Ce mode de valorisation initiale des MIGAC, avant tout déclaratif, a permis d'approcher la réalité du coût complet de ces missions sous réserve notamment de la fiabilité des retraitements comptables des établissements. Ce problème de fiabilité est d'autant plus net que chaque année, dans les retraitements comptables, on peut constater de fortes variations, dans les deux sens, dans les déclarations par mission et par établissement » 5 ( * ) .
Progressivement, afin de ne pas déstabiliser les équilibres économiques des établissements, le ministère de la santé tend à faire évoluer cette pratique ( cf. deuxième partie du présent rapport ).
b) Une répartition des dotations régionales au niveau national après consultation des organisations hospitalières les plus représentatives
Les ministres chargés de la santé et de la sécurité sociale procèdent ensuite à la répartition entre régions de cette dotation nationale .
En application de l'article précité L. 162-22-13 du code de la sécurité sociale, les ministères concernés fixent, sur recommandation du conseil de l'hospitalisation, prise après avis des organisations nationales les plus représentatives des établissements de santé 6 ( * ) :
- le montant des dotations régionales ;
- la part des dotations régionales affectées à l'ensemble des missions d'intérêt général ou à une ou plusieurs de ces missions, ainsi que les critères d'attribution aux établissements.
Au sein du ministère de la santé, c'est la direction générale de l'offre de soins (DGOS), ancienne direction de l'hospitalisation et de l'organisation des soins (DHOS), qui joue un rôle central à cette étape, ainsi que dans le pilotage de ces dotations au niveau national.
|
Le « rôle pilote » de la direction générale de l'offre de soins Au sein du ministère de la santé, trois directions sont concernées par la fixation des MIGAC. La DGOS joue un rôle majeur. En revanche, l'assurance maladie ne fait que financer ces dotations.
La DHOS/DGOS pilote les montants attribués à chaque région et les relations avec les ARH/ARS. Elle détermine également pour certaines MIG, notamment la permanence de soins et la précarité, leurs modalités d'attribution au niveau régional.
La DSS discute avec la DHOS/DGOS le montant des objectifs votés en LFSS et peut intervenir en ce qui concerne les dotations MIGAC régionales lors du conseil de l'hospitalisation. Elle est un acteur décisionnel en cas de proposition de création ou de suppression d'une MIG.
Dans le cadre de l'élaboration des plans de santé publique, la DGS peut être amenée à préconiser la création de nouvelles catégories de financement des MIGAC.
La CNAM finance les dotations MIGAC. Elle est également représentée au sein du conseil de l'hospitalisation. Source : d'après les réponses de la direction de la sécurité sociale au questionnaire de votre rapporteur spécial |
c) Une délégation aux établissements de santé par les ARS sur la base d'une contractualisation
Les crédits sont ensuite délégués aux établissements de santé par les ARH/ARS.
Selon l'article L. 162-22-13 du code de la sécurité sociale, ces crédits doivent faire l'objet d'une contractualisation entre les établissements et les agences dans le cadre des contrats pluriannuels d'objectifs et de moyens (CPOM) :
« Ces engagements sont mentionnés au contrat pluriannuel d'objectifs et de moyens mentionné à l'article L. 6114-2 du code de la santé publique ou, à défaut, dans un engagement contractuel spécifique . »
L'article D. 6114-3 du code de la santé publique précise que les CPOM doivent déterminer les conditions d'exécution et les modalités d'évaluation des activités financées au titre des missions d'intérêt général et d'aide à la contractualisation.
Afin d'aider les ARH/ARS dans leur contractualisation avec les établissements de santé, le ministère de la santé a mis à leur disposition un guide méthodologique . Celui-ci invite les agences, d'une part, à analyser la demande des établissements et les besoins locaux et, d'autre part, à utiliser des référentiels de coûts pour fixer le montant de certaines MIG.
Lorsqu'il s'agit d'attribuer une nouvelle mission, la DGOS a indiqué à votre rapporteur spécial que les ARH /ARS recourent le plus souvent à la procédure d'appels à projets afin de sélectionner les établissements les plus à même de mettre en oeuvre les nouvelles missions d'intérêt général.
La marge de manoeuvre des ARH/ARS , c'est-à-dire la faculté dont elles disposent pour optimiser l'affectation des financements, est néanmoins encadrée : elle ne peut s'exercer que dans la stricte limite de la dotation régionale qui leur a été notifiée par arrêté ministériel .
Ainsi, comme le précise le rapport annuel remis au Parlement sur les MIGAC 7 ( * ) , « le CPOM qui constitue un outil de cadrage pluriannuel n'ouvre pas droit automatiquement à un financement au titre des MIGAC. Seul l'arrêté annuel par lequel le directeur général de l'ARS délègue une dotation à un établissement est juridiquement opposable en ce domaine ».
L'encadré suivant synthétise les différentes étapes de la fixation des dotations MIGAC des établissements de santé.
|
Du vote de l'ONDAM à la délégation des dotations MIGAC aux établissements Vote de l'ONDAM et de ses sous-objectifs en loi de financement de la sécurité sociale Dans un délai de quinze jours suivant la promulgation de la loi de financement de la sécurité sociale Arrêté des ministres chargés de la santé, de la sécurité sociale et du budget, fixant le montant de la dotation nationale de financement des MIGAC ( article R. 162-42 du code de la sécurité sociale ) Dans un délai de quinze jours suivant la publication de l'arrêté précédemment mentionné Arrêté des ministres chargés de la santé et de la sécurité sociale fixant le montant des dotations régionales de financement des MIGAC et la part de ces dotations affectée à l'ensemble des missions d'intérêt général ou à une ou plusieurs de ses missions ainsi que les critères d'attribution aux établissements ( article R. 162-42-3 du code de la sécurité sociale ) Dans un délai de quinze jours suivant la publication de l'arrêté précédemment mentionné Arrêté du directeur général de l'agence régionale de santé fixant le montant annuel de la dotation de financement des MIGAC de chaque établissement de santé dans le respect de la dotation régionale ( article R. 162-42-4 du code de la sécurité sociale ) |
B. UNE DOTATION DE PLUS DE 8 MILLIARDS D'EUROS AU CoeUR DES RÉFORMES DU SECTEUR HOSPITALIER
Les MIGAC représentent trois enjeux majeurs : un enjeu financier ; un enjeu pour les établissements de santé du secteur public et notamment pour le financement de la recherche clinique ; enfin, un enjeu pour la réussite de trois réformes importantes du secteur hospitalier : la tarification à l'activité, la convergence tarifaire et la mise en place des ARS.
1. Un enjeu financier essentiel dans le contexte budgétaire actuel
a) Un poids croissant dans l'ONDAM hospitalier
La dotation MIGAC a été fixée en 2011 (avant gel) à 8,294 milliards d'euros , soit 11,4 % de l'ONDAM hospitalier et 15,4 % de l'ONDAM hospitalier retraçant les seules dépenses des établissements de santé tarifiés à l'activité.
Cette enveloppe a ainsi fortement progressé depuis 2005, enregistrant une croissance de 77,5 % , alors que les dépenses de soins sous tarifs ont augmenté de seulement 14,8 % sur la même période.
Cette augmentation tient principalement à deux éléments :
- d'une part, l'élargissement du périmètre des MIG . En effet, deux missions d'intérêt général auparavant financées par les tarifs ont été intégrées, à partir du 1 er mars 2009, dans la dotation MIGAC : la permanence des soins hospitaliers et les dépenses spécifiques liées à la prise en charge des patients en situation de précarité, ce qui à conduit à un transfert vers l'enveloppe MIGAC de 733 millions d'euros ;
- d'autre part, et surtout, la forte progression de l'enveloppe « AC » qui a plus que doublé entre 2005 et 2010.
Evolution de la dotation MIGAC (2005-2011)
(en millions d'euros)
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
|
|
Enveloppe Merri |
N.D |
1 544 |
2 108 |
2 322 |
2 420 |
2 681 |
2 657 |
|
Enveloppe autres MIG |
N.D |
1 585 |
1 724 |
1 918 |
2 648 |
2 877 |
N.D |
|
Enveloppe AC |
1 153* |
2 322 |
2 392 |
2 463 |
2 610 |
2 387 |
N.D |
|
Enveloppe MIGAC |
4 671* |
5 451 |
6 224 |
6 703 |
7 678 |
7 945 (8 142 avant gel) |
8 294*** (avant gel) |
|
Enveloppe ODMCO |
39 689 |
40 227 |
41 384 |
42 226 |
43 134 |
44 299** |
45 595*** |
* Réponse de la direction de la sécurité sociale au questionnaire de votre rapporteur spécial
** Circulaire N°DGOS/R1/DSS/2010/177 du 31 mai 2010 relative à la campagne tarifaire 2010 des établissements de santé
*** Circulaire N° DGOS/R1/2011/125 du 30 mars 2011 relative à la campagne tarifaire 2011 des établissements de santé
Source : DGOS
S'il est vrai que la dotation MIGAC connaît une décélération depuis 2005 - à l'exception de l'année 2009 compte tenu du changement de périmètre précité -, les taux d'évolution de l'enveloppe MIGAC ont été largement plus élevés que ceux de l'enveloppe sous tarifs sur la période 2006-2010.
Taux d'évolution des enveloppes MIGAC et ODMCO
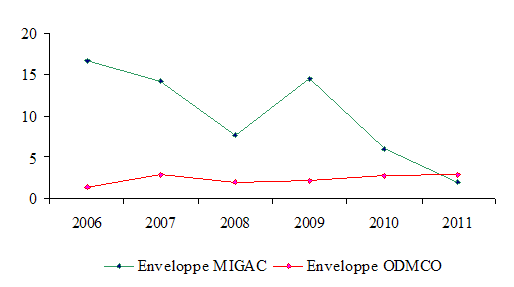
Source : commission des finances, d'après les données de la DGOS
En 2011, le taux d'évolution de la dotation MIGAC par rapport à l'enveloppe 2010 initiale est de 1,9 %, soit un taux d'évolution inférieur à celui de l'ODMCO. Néanmoins, il est à noter qu'en prenant en compte la dotation 2010 après mesures de gel, le taux de croissance de l'enveloppe MIGAC atteint alors 4,4 %.
Il en résulte un poids croissant des MIGAC au sein de l'ONDAM hospitalier : si les MIGAC ne représentaient que 8,2 % de l'ONDAM hospitalier en 2005, leur poids atteint 11,4 % de celui-ci en 2011.
Poids de l'enveloppe MIGAC dans l'ONDAM hospitalier
(en %)
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
|
|
Part de la dotation MIGAC dans l'ONDAM hospitalier |
8,2 |
8,9 |
9,3 |
9,9 |
11,2 |
11,6 |
11,4 |
Source : DGOS - rapport 2010 au Parlement sur les MIGAC des établissements de santé
b) Une dotation qui subit depuis 2009 des mesures de régulation en vue de respecter l'ONDAM
Conséquence de son poids de plus en plus important dans l'ONDAM hospitalier, la dotation MIGAC constitue également, au plan financier, un nouvel enjeu dans le pilotage macro-budgétaire des dépenses d'assurance maladie, particulièrement dans le contexte budgétaire actuel extrêmement contraint.
Outre le fait que celle-ci subit indirectement l'effort d'économies imposé par les taux de progression de l'ONDAM, elle fait l'objet depuis 2009 de mesures de mise en réserve, sur le modèle de la réserve de précaution en vigueur dans le budget général de l'Etat.
Dans son rapport sur le pilotage des dépenses d'assurance maladie d'avril 2010, le groupe de travail présidé par Raoul Briet 8 ( * ) avait en effet proposé l'instauration de mécanismes systématiques de mise en réserve, en début d'année, de dotations s'apparentant à des crédits budgétaires , les mesures de dégel ne devant intervenir qu'en cas de respect de l'ONDAM.
Le groupe de travail évaluait alors à 22 milliards d'euros le montant global des moyens susceptibles d'être mis en réserve. Il visait les crédits du Fonds d'intervention pour la qualité et la coordination des soins (FIQCS), ceux du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP), l'ONDAM médico-social et les dotations MIGAC.
L'article 8 de la loi n° 2010-1645 du 28 décembre 2010 de programmation des finances publiques pour les années 2011-2014 consacre désormais ce principe :
« Pour garantir le respect des montants fixés au II [ONDAM], une partie des dotations relevant de l'objectif national de dépenses d'assurance maladie est mise en réserve au début de chaque exercice. Son montant ne peut être inférieur à 0,3 % de l'objectif national de dépenses d'assurance maladie . »
En réalité, des mesures de gel avaient déjà été effectuées en 2009 et 2010 9 ( * ) . Elles n'ont porté que sur le compartiment « AC » des MIGAC.
Ainsi, en 2009, un gel de 16,2 millions d'euros a été décidé, portant sur les crédits destinés au Plan Hôpital 2012.
En 2010, le montant des gels MIGAC a atteint 222 millions d'euros, une mise en réserve complémentaire de 40 millions d'euros ayant été levée en fin d'année.
En 2011, 300 millions d'euros devraient être gelés.
Ces mesures ne sont pas sans poser de difficultés pour les établissements de santé, comme le montrera votre rapporteur spécial dans la suite du présent rapport.
2. Un soutien au secteur public hospitalier et plus particulièrement aux activités de recherche des établissements de santé
A l'échelon des établissements de santé, la dotation MIGAC constitue en outre un soutien important, quasi exclusif, au secteur public hospitalier, et plus particulièrement aux activités de recherche de ces établissements.
a) Un soutien à l'hôpital public fortement concentré
Tous les établissements de santé soumis à la T2A ont théoriquement vocation à obtenir des dotations MIGAC, qu'il s'agisse des établissements publics ou privés et quelle que soit leur taille.
Cependant, compte tenu de leur nature, les activités relevant d'un financement MIGAC sont, à ce jour, encore peu prises en charge par les établissements de santé privés.
Ainsi, comme le rappelle le rapport 2010 remis au Parlement sur les MIGAC, en 2009, seul 1,3 % de la dotation MIGAC, soit 102 millions d'euros, ont été alloués aux cliniques privées .
Si sa progression est continue depuis 2005, cette part demeure marginale : la part de la dotation MIGAC allouée aux établissements privés était de 0,4 % en 2005, 0,7 % en 2006, 0,9 % en 2007, 1 % en 2008.
Ce soutien au secteur public est néanmoins très concentré . C'est ce que traduit notamment la valeur de la dotation médiane (370 051 euros), très inférieure au montant moyen alloué aux établissements (6 262 712 euros).
Par ailleurs, il est à noter que la dotation MIGAC par établissement varie de zéro euro, en raison de l'absence de dotation de certains établissements, à 1,2 milliard d'euros pour l'Assistance publique - Hôpitaux de Paris (AP-HP). L'AP-HP reçoit ainsi, à elle seule, compte tenu notamment de son activité de recherche et d'enseignement, plus de 14 % de l'enveloppe MIGAC.
Répartition des dotations MIGAC
(en euros)
|
MIG |
AC |
MIGAC |
|
|
Minimum |
0 |
0 |
0 |
|
1 er quartile |
27 888 |
17 001 |
84 697 |
|
Médiane |
173 067 |
175 674 |
370 051 |
|
3 e quartile |
1 975 200 |
1 464 123 |
3 875 971 |
|
Maximum |
1 033 996 404 |
194 659 602 |
1 228 656 006 |
|
Moyenne |
4 288 987 |
1 973 725 |
6 262 712 |
Source : DGOS
b) Une participation non négligeable au financement de la recherche clinique et de l'enseignement pratique des étudiants en médecine
Les MIGAC constituent particulièrement une source de financement essentielle de la recherche et de l'enseignement réalisés en établissements de santé.
La partie « MERRI » des MIGAC est en effet destinée à financer :
- d'une part, la formation pratique , à savoir « la formation au lit du malade », par opposition à la formation théorique à l'université, des étudiants en médecine ;
- d'autre part, la recherche clinique , c'est-à-dire, selon la définition retenue par l'Inspection générale des affaires sociales dans son rapport sur le financement de la recherche, de l'enseignement et des missions d'intérêt général 10 ( * ) , « l'ensemble des recherches à visées médicales menées sur l'être humain qui, pour l'essentiel, est intégré au fonctionnement des établissements de santé », contrairement à « la recherche fondamentale qui se situe en amont de l'observation ou de l'intervention sur l'être humain ».
Les MERRI représentent une masse financière de près de 2,6 milliards d'euros en 2011 , destinée principalement aux CHU-CHR. A titre d'exemple, ces financements correspondent à environ 17 % des ressources du centre hospitalier régional universitaire (CHRU) de Lille où votre rapporteur spécial s'est rendu en déplacement .
Part des dotations MERRI dans les ressources du CHRU de Lille
(en %)
|
2004 |
2005 |
2006 |
2007 |
2008 |
|
|
Part dans les recettes totales |
16,63 |
15,84 |
17,75 |
17,97 |
17,14 |
|
Part dans les recettes « Assurance maladie » |
20,01 |
19,14 |
21,90 |
22,17 |
21,33 |
Source : centre hospitalier régional universitaire de Lille
Les MERRI constituent, en outre, un poids économique loin d'être négligeable au sein des différents supports de financement de la recherche et de l'enseignement supérieur en France. A titre de comparaison :
- les ressources en recherche et développement mobilisées par l'industrie pharmaceutique sont estimées à 5,1 milliards d'euros 11 ( * ) ;
- le budget de la recherche et de l'enseignement supérieur s'est élevé en 2010 à environ 25 milliards d'euros ;
- le programme des investissements d'avenir consacre 21,9 milliards d'euros à la recherche et à l'enseignement supérieur.
A cet égard, les établissements de santé sont pleinement concernés par l'action « Instituts hospitalo-universitaires » de l'emprunt national, soit une enveloppe de 850 millions d'euros, dont 680 millions non consomptibles.
|
Les instituts hospitalo-universitaires (extraits de l'appel à projets) L'appel à projets organisé dans le cadre de l'emprunt national a pour objectif de créer cinq 12 ( * ) Instituts Hospitalo-Universitaires (IHU), futurs pôles d'excellence en matière de recherche, de soin, de formation et de transfert de technologies dans le domaine de la santé . La mission des IHU sera de développer, dans leur domaine thématique, des compétences et une capacité de recherche de niveau mondial, incluant une infrastructure de recherche clinique et une infrastructure de recherche translationnelle ouvertes aux projets émanant de partenaires publics ou privés, d'origine nationale ou internationale. Ces infrastructures de recherche clinique et de recherche translationnelle permettront la valorisation des découvertes émanant du secteur public ainsi que les programmes de recherche partenariale. Ces cinq pôles d'excellence renforceront la compétitivité scientifique internationale de la recherche française, son attractivité pour les industriels de la pharmacie, des biotechnologies et des technologies pour la santé, et son potentiel de valorisation et de transfert des résultats de la recherche vers le patient. Ces IHU réuniront une masse critique de chercheurs, d'enseignants-chercheurs et de personnels hospitaliers au sein d'une structure intégrée qui associera à la fois une université, un centre hospitalo-universitaire ou établissement de santé, et un ou plusieurs établissement(s) de recherche. Les six IHU retenus sont les suivants : - l'Institut de Neurosciences Translationnelles de Paris qui regroupera l'Université Pierre et Marie Curie, l'INSERM et le CHU Pitié-Salpêtrière (AP-HP) autour d'un projet sur les maladies du système nerveux ; - l'Institut de Cardiométabolisme et Nutrition dont les porteurs de projets seront l'Université Pierre et Marie Curié, l'INSERM et le CHU Pitié-Salpêtrière (AP-HP) dans le domaine des maladies cardiométaboliques ; - l'Institut Hospitalo-Universitaire Imagine qui réunira l'Université René Descartes, l'INSERM, et le CHU Necker (AP-HP) pour un projet sur les maladies rares ; - l'Institut de Rythmologie et modelisation Cardiaque qui regroupera l'Université de Bordeaux, l'INSERM et le CHU de Bordeaux autour d'un projet relatif aux maladies cardiaques ; - l'Institut de Chirurgie Mini Invasive Guidée par l'Image , dont les porteurs de projet seront l'Université de Strasbourg, l'INSERM et le CHU de Strasbourg pour un projet de recherche sur la chirurgie personnalisée ; - enfin, l'IHU en maladies infectieuses , dirigé par l'Université de la Méditerrannée, l'INSERM et le CHU de la Timone (Assistance publique - hôpitaux de Marseille) pour un projet sur les maladies infectieuses. Source : commissariat général à l'investissement |
3. Un lien étroit avec trois grandes réformes du secteur hospitalier
Enfin, la dotation MIGAC est à la croisée de trois réformes majeures du secteur hospitalier : la tarification à l'activité, la convergence tarifaire et la mise en place des ARS.
a) Un impact direct sur la réforme de la tarification à l'activité
Une idée-force de la T2A consiste, comme cela a été précisé précédemment, à responsabiliser les établissements de santé en substituant au financement par dotation des recettes issues de l'activité de soins effectivement réalisée par l'hôpital.
Comme l'ont souligné de nombreux interlocuteurs de votre rapporteur spécial, l'évolution très importante des MIGAC - dotation dérogatoire à la T2A - a des conséquences directes sur la portée de la réforme de la tarification à l'activité.
Au risque de faire perdre toute pertinence à cette réforme, le montant global des dotations MIGAC doit demeurer en cohérence avec cette dernière .
L'augmentation de l'enveloppe MIGAC a, en tout état de cause, pour conséquence de reporter la recherche de l'efficience vers le pilotage de la dotation MIGAC.
b) Un enjeu au coeur de la convergence tarifaire
L'évolution des dotations MIGAC constitue, en outre, un enjeu important de la convergence tarifaire, qui découle elle-même de la tarification à l'activité.
La logique de la convergence tarifaire est, en effet, d'éliminer progressivement les disparités historiques de financement entre les établissements publics et privés en faisant converger leurs tarifs pour appliquer un principe simple : « à prestation identique, tarif identique ».
Or, les deux principales difficultés de la convergence intersectorielle tiennent, d'une part, aux écarts de périmètre des charges couvertes par les tarifs pratiquées dans les deux secteurs, mais aussi, d'autre part, à la nécessaire différenciation à opérer entre ce qui relève du champ tarifaire et ce qui relève d'un financement par la dotation « MIGAC » .
Le périmètre et la valorisation des MIGAC, aujourd'hui quasi-exclusivement destinées au secteur public, constituent ainsi un élément essentiel dans l'identification du champ de comparaison entre les secteurs public et privé .
c) Un nouveau chantier pour les agences régionales de santé
Le pilotage de l'enveloppe MIGAC constitue, enfin, un défi majeur pour les nouvelles ARS dont le pilotage par la performance des dépenses hospitalières est au coeur de leur « feuille de route » , comme l'a rappelé Roselyne Bachelot-Narquin le 1 er avril 2010 au moment de leur mise en place :
« Mieux répondre aux besoins de santé des Français tout en améliorant l'efficacité des dépenses pour assurer la pérennité de notre modèle républicain de santé, telle est la feuille de route des ARS » 13 ( * ) .
Or, comme le souligne le rapport 2010 au Parlement sur les MIGAC, « à l'instar du financement par la tarification à l'activité dans son ensemble, la dotation MIGAC constitue un outil privilégié pour une allocation de moyens plus efficiente ».
II. DES DOTATIONS NÉCESSAIRES, MAIS UN VOLUME À MAÎTRISER ET DES MODALITÉS DE CALCUL ET DE PILOTAGE À PARFAIRE
A. UN PÉRIMÈTRE ET UN MONTANT GLOBAL QUI DOIVENT ÊTRE EN COHÉRENCE AVEC LA LOGIQUE DE LA T2A
Votre rapporteur spécial ne remet pas en cause la nécessité de maintenir le financement de certaines missions des établissements de santé en dehors de la tarification à l'activité. Néanmoins, il lui paraît impératif de maintenir un volume global de dotations MIGAC en cohérence avec la logique de la réforme de la T2A.
Loin d'être contraire à la tarification à l'activité, l'enveloppe MIGAC constitue son complément nécessaire pour autant que son périmètre soit affiné et son volume de crédits maîtrisé .
1. Un périmètre à affiner
a) La nécessité d'une redéfinition constante du champ des activités éligibles à un financement MIGAC
Mieux distinguer les prestations soins et les MIGAC doit, tout d'abord, constituer, pour votre rapporteur spécial, une priorité constante afin de vérifier continuellement la pertinence des dotations MIGAC à demeurer en retrait du modèle de la T2A .
La logique de la tarification à l'activité doit, en effet, demeurer le principe et le financement par dotation l'exception. Il s'agit certes d'un « travail de longue haleine » comme le rappelle la DGOS 14 ( * ) - on compte près de quatre-vingt missions d'intérêt général - mais indispensable pour garantir la pertinence de la réforme de la T2A.
Selon les réponses adressées à votre rapporteur spécial, toutes les missions d'intérêt général sont passées en revue chaque année par la DGOS et, sur la base de ces travaux, devraient évoluer à moyen terme vers les tarifs :
- le financement des SAMU et des SMUR ;
- le financement d'une partie des structures prenant en charge des consultations « complexes ».
Ces transferts potentiels ne sont pas négligeables compte tenu du poids financiers qu'ils représentent au sein des MIG. L'aide médicale urgente, correspondant principalement aux SMUR et SAMU, constituait ainsi la deuxième MIG la plus importante en 2009, soit 16,4 % de l'ensemble des MIG (MERRI comprises) 15 ( * ) .
A cet égard, votre rapporteur spécial insiste sur la transparence de la valorisation des redéploiements . Un transfert de crédits d'une enveloppe à l'autre doit en effet être précisément motivé, afin de garantir la crédibilité du système, son acceptabilité par tous les acteurs, ainsi que l'équité de répartition entre le secteur public et le secteur privé, ce dernier n'émargeant que faiblement aux dotations MIGAC.
La sincérité de la valorisation des enveloppes « Précarité » et « Permanence des soins », transférées en 2009 des tarifs vers les MIGAC, a ainsi pu être contestée par certains acteurs.
b) Une nécessaire clarification de l'articulation entre le périmètre des MIGAC et les autres supports de financement des établissements de santé
De la même façon, l'articulation entre les financements MIGAC et les autres sources de financement des établissements de santé gagnerait à être précisée afin de renforcer leur cohérence et d'éviter tout doublon de financement.
Votre rapporteur spécial a identifié, à cet égard, plusieurs zones de recoupements.
Il convient, tout d'abord, de rappeler que la recherche et l'enseignement en établissements de santé bénéficient d'autres sources de financement que les MERRI.
Selon le rapport précité de l'Inspection générale des affaires sociales, citant les données du ministère de la recherche et de l'enseignement supérieur, en 2007, les centres hospitaliers universitaires (CHU) et les centres de lutte contre le cancer (CLCC) ont reçu, pour la recherche clinique, 30 millions d'euros de ressources publiques en sus des dotations MIGAC.
A cela s'ajoutent les fonds de l'emprunt national à travers notamment l'action « Instituts hospitalo-universitaires » présentée précédemment, ainsi que les crédits de la mission « Santé » destinés à rembourser aux CHU la rémunération des internes effectuant un stage extrahospitalier.
En effet, le CHU dont relève l'interne qui effectue soit un stage extrahospitalier, soit un stage pratique, continue pendant ce stage, à assurer le versement des émoluments forfaitaires et des charges sociales de l'interne.
Les MIG et le Fonds d'intervention pour la qualité et la coordination des soins (FIQCS) peuvent également être amenés à financer des actions proches, notamment la permanence des soins et l'éducation thérapeutique.
Enfin, le Fonds pour la modernisation des établissements de santé publics et privés (FMESPP), comme les aides à la contractualisation des MIGAC, constituent les deux leviers de financement des Plans Hôpital 2007 et 2012.
L'absence de support financier unique, s'agissant particulièrement de l'appui à l'investissement hospitalier, nuit à la lisibilité de ces financements et ne permet pas une maîtrise globale de ces aides.
C'est pourquoi, votre rapporteur spécial invite à une clarification du périmètre de l'ensemble de ces enveloppes, ainsi qu'à un suivi consolidé de ces différents supports de financement , ceci d'autant plus que les dotations du FIQCS et du FMESPP, comme les MIGAC, sont déléguées aux établissements par les ARS.
L'articulation entre le périmètre des MIGAC et certains autres supports de financement des établissements de santé
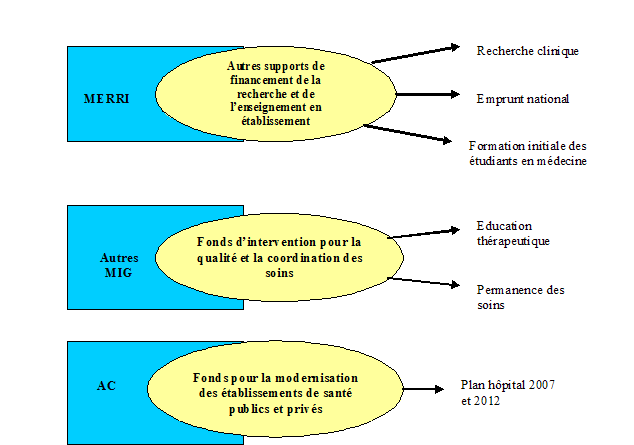
Source : commission des finances
2. La nécessaire poursuite de la maîtrise de l'enveloppe MIGAC et plus particulièrement de son volet « aide à la contractualisation »
Outre son périmètre, c'est le volume même de l'enveloppe MIGAC qui doit être maîtrisé.
a) Une forte croissance qui a pu s'expliquer au moment de la mise en place de la T2A
La forte croissance de l'enveloppe MIGAC, et notamment de l'enveloppe AC, a été expliquée par de nombreux interlocuteurs de votre rapporteur spécial par le nécessaire accompagnement des établissements de santé dans la réforme de la tarification à l'activité, qui a pu induire des effets revenus importants.
Certaines des personnes rencontrées par votre rapporteur spécial ont d'ailleurs parlé du « choc » qu'a constitué, pour certains établissements, le passage d'un financement par dotation à un financement à l'activité.
A cet égard, le guide méthodologique à destination des ARH /ARS indique clairement que des aides à la contractualisation peuvent être accordées en vue de « la montée en charge de la tarification à l'activité ».
Celles-ci peuvent prendre deux formes :
- des aides directes : une aide au développement d'une activité déjà existante en attendant que les recettes tarifaires permettent à l'établissement de financer les charges afférentes ou une compensation temporaire de l'effet revenu lié à un changement du modèle tarifaire ;
- des aides indirectes aux établissements déficitaires lorsque ces déficits sont, pour partie, la conséquence de la difficile adaptation de l'établissement au passage à la T2A.
Dans son rapport sur la sécurité sociale de septembre 2010, la Cour des comptes notait, à cet égard, que les hôpitaux anciennement « sur-dotés » constituaient l'essentiel des établissements actuellement en difficultés.
b) La nécessité aujourd'hui d'une meilleure maîtrise au risque de fortement contraindre les tarifs et de détourner la T2A de sa finalité
Votre rapporteur spécial a noté la décélération de l'enveloppe MIGAC, notamment entre 2010 et 2011 ( cf. supra ) et invite à la poursuite de cette tendance.
En effet, sept ans après la mise en place de la tarification à l'activité, la maîtrise de l'enveloppe MIGAC apparaît indispensable sous peine de « dénaturer » la réforme introduite en 2004 .
La réforme de la T2A avait en effet pour objectif d'inciter les établissements de santé à procéder aux adaptations nécessaires de la structure de leur activité et de leurs dépenses. L'aide accordée dans le cadre de l'enveloppe MIGAC ne peut donc être que transitoire.
Autrement dit, de deux choses l'une : soit la tarification à l'activité est une réforme fondée et les établissements doivent être incités à s'adapter et à mener les réformes structurelles nécessaires, soit elle induit des effets non désirés et des aménagements du modèle sont, dans ce cas, indispensables.
A cet égard, votre rapporteur spécial estime souhaitable qu'un bilan de la T2A soit rapidement mené .
Surtout, comme l'ont souligné certains interlocuteurs de votre rapporteur spécial, l'enveloppe MIGAC ne peut croître indéfiniment au risque de contraindre trop fortement l'enveloppe sous tarifs et de « brouiller » les signaux tarifaires .
En effet, la construction de l'ONDAM hospitalier repose en quelque sorte sur la logique des « vases communicants ». Schématiquement, l'ONDAM hospitalier relatif aux établissements tarifés à l'activité voté en loi de financement de la sécurité sociale est ensuite décomposé en deux, l'enveloppe sous tarifs (l'ODMCO) et les MIGAC. Toute augmentation de l'enveloppe MIGAC suppose ainsi une moindre progression de l'ODMCO.
c) Vers la mise en place d'un nouveau sous-objectif de l'ONDAM ?
Lors de l'examen du projet de loi de financement de la sécurité sociale pour 2011, notre collègue Alain Vasselle, rapporteur général de la commission des affaires sociales, avait proposé, afin d'améliorer la transparence et l'information du Parlement que le montant de la dotation MIGAC soit fixé chaque année par la loi de financement de la sécurité sociale , l'Etat continuant de déterminer les dotations régionales et les critères d'attribution aux établissements.
C'est une piste de réflexion qui gagnerait à être approfondie. Elle va, en tout état de cause, dans le sens d'un renforcement du contrôle et du suivi de cette enveloppe par le Parlement .
A cet égard, il est à noter que l'article L. 162-22-13 du code de la sécurité sociale prévoit la transmission, avant le 15 octobre de chaque année, d'un bilan relatif à l'utilisation des dotations affectées aux MIGAC. « Ce bilan contient notamment une analyse du bien-fondé du périmètre des missions d'intérêt général et d'aide à la contractualisation des établissements de santé, de l'évolution du montant annuel de la dotation nationale de financement de ces missions, de celle du montant des dotations régionales et de celle du montant des dotations attribuées à chaque établissement, ainsi que des critères d'attribution de ces dernières aux établissements ».
Cette information, bien qu'améliorée, demeure encore à parfaire. En effet, alors que jusqu'en 2010, le contenu des rapports annuels était assez peu différent d'une année à l'autre, le rapport 2010 présente, de façon pédagogique, l'évolution du volume et de la répartition des dotations MIGAC, ainsi que les méthodes de construction des différentes enveloppes. Votre rapporteur spécial encourage la poursuite de ces efforts d'enrichissement de l'information à destination du Parlement.
B. UNE RATIONALISATION DE LA CONSTRUCTION DES TROIS SOUS-ENVELOPPES À POURSUIVRE AFIN DE S'ÉLOIGNER DES DOTATIONS HISTORIQUES
Comme cela a été indiqué précédemment, au moment du passage à la T2A, les dotations MIGAC ont été fixées à partir d'une situation à un instant donné, soit celle des établissements qui disposaient à cette date de missions « finançables » par la dotation MIGAC.
Calculées à partir des données issues du retraitement comptable de 2003 dont la fiabilité a pu être mise en cause, ces dotations font, depuis, l'objet d'un effort de rationalisation afin de s'éloigner progressivement de la reconduction de budgets « historiques ».
Si votre rapporteur spécial a pris note des réformes engagées, des pistes d'amélioration sont encore identifiables dans chacune des trois enveloppes de la dotation MIGAC.
1. L'enveloppe MERRI
Initialement valorisées sur une base équivalant à 13 % des dépenses de médecine, chirurgie et obstétrique (MCO) des établissements, les dotations MERRI ont fait l'objet d'une réforme importante en 2008, visant à intégrer des indicateurs de répartition tenant compte de l'activité de recherche des établissements de santé.
a) Un calibrage initial sur la base du forfait historique de 13 % de dépenses MCO
Le niveau initial de la dotation MERRI, au moment du passage à la T2A, est le résultat d'une étude menée en 1995 destinée à mesurer les surcoûts des établissements assurant par nature des missions d'enseignement et de recherche , à savoir les centres hospitaliers régionaux, universitaires ou non, et les centres de lutte contre le cancer.
La finalité de cette étude était de neutraliser ces surcoûts en corrigeant la valeur du point ISA (indicateur synthétique d'activité) de ces établissements et ainsi de pouvoir comparer leur performance à celle des autres catégories d'établissements.
Ces surcoûts ont été exprimés en pourcentage des dépenses globales des établissements et un taux de 13 % des dépenses MCO a été retenu .
C'est sur cette base qu'a été calculée l'enveloppe MERRI en 2004. En 2011, elle représente 2,6 milliards d'euros , soit environ 32 % de l'enveloppe MIGAC. La suite du présent rapport reviendra sur la subdivision de cette dotation en trois sous-enveloppes.
Evolution de l'enveloppe « MERRI » et de ses sous-enveloppes
(en millions d'euros)
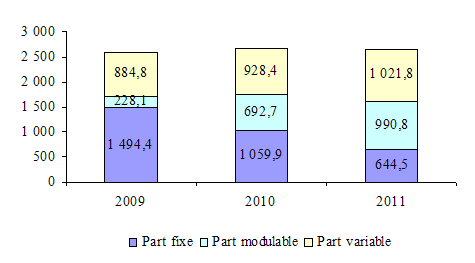
Source : commission des finances, d'après les données de la DGOS
b) Une évolution bienvenue des critères de répartition de l'enveloppe depuis 2008
Restait toutefois à déterminer une méthode de répartition de cette dotation entre les établissements de santé.
Entre 2005 et 2007, les MERRI étaient financées par deux types de dotations :
- une part fixe , calculée sur une base historique, dans la logique du forfait historique de 13 %, même si ce taux était modulé en fonction de la catégorie de l'établissement ;
- une part variable destinée à financer les missions d'enseignement, de référence, de recours et d'innovation, telles que prévues par les textes réglementaires.
La réforme de 2008 a consisté à passer de ces deux compartiments (part fixe et part variable) à trois sous-enveloppes : le socle fixe, la part modulable et la part variable, ces deux dernières enveloppes devant être incitatives au développement de la recherche.
Le principe de la réforme visait ainsi à corriger deux effets pervers du dispositif précédent. D'une part, celui-ci ne prenait pas en compte les efforts de recherche des établissements et était donc peu incitatif au développement d'une recherche de qualité . Il était, d'autre part, peu équitable car ajusté sur des éléments sans rapport avec l'activité de recherche.
Ainsi, comme le souligne le guide méthodologique d'aide à la contractualisation du ministère de la santé, l'ancien système « avait permis à certains établissements, du fait d'une base « MCO-soins de proximité » large, de bénéficier d'un avantage lors de la construction de l'assiette MERRI de 13 %, défavorisant ainsi les établissements dont la base MCO était la plus réduite », indépendamment des efforts de recherche effectivement réalisés.
L'encadré suivant détaille les bases de calcul retenues pour déterminer la dotation MERRI de chaque établissement.
Si le « socle fixe » demeure fonction de dépenses courantes de l'établissement (dépenses au titre du personnel médical et du plateau médico-technique), la « part modulable » évolue en fonction d'indicateurs de moyens et de résultats , en particulier le nombre d'étudiants, les publications scientifiques, les brevets déposés et la recherche clinique. Quant à la « part variable », elle est destinée à financer principalement les structures de référence et de recherche clinique , ainsi que les crédits non reconductibles affectés à des appels à projets (programmes hospitaliers de recherche clinique).
|
Les modalités de répartition de l'enveloppe MERRI
Il est basé sur : - une proportion des charges de personnels médicaux : historiquement 1 , 25 % pour les CHU, 20 % pour les autres établissements, ce différentiel se justifiant par les charges d'enseignement structurellement plus lourdes dans les CHU ; - une proportion des charges des services médico-techniques suivants : imagerie, biologie, explorations fonctionnelles, radiothérapie (hors charges de personnel médical déjà comptabilisées) : historiquement, 15 % pour l'ensemble des établissements.
Quatre indicateurs sont retenus : - le nombre et la qualité des publications référencées sur les quatre dernières années (57,5 % des financements) ; - le nombre d'étudiants hospitaliers (29 % des financements), principal indicateur pour rendre compte de l'activité d'enseignement ; - le nombre et le type de recherche (11,5 % des financements) ; - le nombre de brevets ayant fait l'objet de dépôt de propriété industrielle (2 % des financements).
1 Ces valeurs de départ ne correspondent plus à la réalité d'aujourd'hui, le socle fixe des MERRI faisant l'objet, chaque année, de transfert au profit des deux autres parts en fonction de l'évolution du modèle. Source : d'après les données de la DGOS |
c) Des voies d'amélioration encore possibles
Tout en reconnaissant, d'une part, les efforts menés ces dernières années par la DGOS pour faire évoluer les modalités de répartition de ces dotations et, d'autre part, la difficulté d'élaborer des critères de répartition pertinents, votre rapporteur spécial propose trois pistes d'amélioration.
1) Poursuivre le redéploiement des crédits du « socle fixe », très éloigné de la logique d'efficience puisque sans lien avec l'activité de recherche, vers la part modulable.
A cet égard, votre rapporteur spécial a bien noté les deux adaptations apportées en 2011 dans la fixation des « MERRI socle ».
D'une part, une décote est désormais appliquée en fonction du ratio part modulable / part fixe théorique susceptible d'être affectée à l'établissement, tel que le décrit le tableau suivant.
Décote relative à la part fixe
|
Part modulable / part fixe théorique |
Taux de part fixe |
|
0,85 |
100 % |
|
0,55 |
85 % |
|
0,41 |
70 % |
|
0,13 |
55 % |
|
0,05 |
40 % |
|
0,01 |
25 % |
Source : circulaire N° DGOS/R1/2011/125 du 30 mars 2011 relative à la campagne tarifaire 2011 des établissements de santé
D'autre part, la part des « MERRI socle » destinée auparavant à tenir compte des charges générales d'infrastructure des établissements a été supprimée et redéployée vers la part modulable et la part variable, ce qui a eu pour conséquence d'augmenter assez nettement la proportion des crédits attribués sur indicateurs ou appels à projets (environ 75 % de la dotation MERRI), ce que salue votre rapporteur spécial.
2) Affiner les indicateurs retenus pour la fixation de la part modulable et revoir leur pondération.
A titre d'exemple, le critère relatif au nombre d'étudiants hospitaliers gagnerait à être affiné en fonction notamment de l'ancienneté des étudiants reçus, de leurs services d'accueil au sein de l'hôpital et de la qualité de la formation dispensée.
En effet, comme le soulignait l'Inspection générale des affaires sociales dans son rapport précité 16 ( * ) , le coût de la formation des étudiants pour les établissements correspond à la différence entre, d'une part, les coûts directs (indemnités /rémunération des étudiants) et indirects (temps passés par les « accompagnants », ralentissement de l'activité de soins, surcoût en consommables,...) et, d'autre part, la participation des étudiants à la production de soins de l'établissement. Or la « charge de compagnonnage » des étudiants varie assez fortement selon les services et les actes enseignés.
Quant à l'indicateur mesurant le nombre de publications référencées depuis quatre ans, il s'agit d'un dispositif d'évaluation en quelque sorte « rétroactif » des efforts de recherche, ne valorisant pas les initiatives immédiates de recherche de l'établissement. Sa pondération (57,5 % aujourd'hui) pourrait ainsi être revue au profit du critère relatif aux recherches effectivement engagées par l'établissement (11,5 %).
3) Développer, enfin, la procédure d'appels à projet , mode de sélection le plus pertinent (le meilleur projet est financé), mais qui n'est pas applicable à toutes les MIG.
De façon plus générale, votre rapporteur spécial encourage le ministère de la santé à expertiser les travaux menés par le ministère de l'enseignement supérieur et de la recherche (MESR) en matière d'allocation, par la performance, des dotations aux universités . Même si les domaines ne sont pas en tout point comparables, la réforme engagée par le MESR ( cf. encadré suivant ) dans le financement des universités pourrait permettre d'enrichir les critères de répartition retenus actuellement pour la part MERRI des MIGAC.
|
Le SYstème de répartition des Moyens à la Performance et à l'Activité (SYMPA) des universités Ce modèle a vocation à répartir entre les universités les moyens fixés par la loi de finances, en fonction de leur activité et de leur performance. Les crédits disponibles sont répartis en deux enveloppes principales, enseignement et recherche , qui se décomposent chacune en deux sous-enveloppes activité et performance . La part activité représente au total 80 % des moyens répartis, masse salariale comprise, et la part performance 20 %. Le nouveau modèle d'allocation des moyens des universités SYMPA repose ainsi sur plusieurs critères : - les moyens disponibles dans l'enveloppe activité/enseignement sont distribués au prorata du nombre d'étudiants présents aux examens, de licences et de masters, pondérés selon leur discipline et en tenant compte du nombre de boursiers ; - les moyens disponibles dans l'enveloppe activité/recherche sont répartis au prorata du nombre d'enseignants-chercheurs « publiants », au sens de l'agence d'évaluation de l'enseignement supérieur et de la recherche (AERES), pondérés selon les domaines de recherche ; - les moyens disponibles dans l'enveloppe performance/enseignement sont répartis en fonction de la valeur ajoutée des établissements en matière de réussite en licence et du nombre de diplômés de master ; - les moyens disponibles dans l'enveloppe performance/recherche sont répartis en fonction de la notation des unités de recherche effectuée par l'AERES et pondérés selon les domaines de recherche . Source : Rapport d'information n° 532 (2008-2009) de nos collègues Philippe Adnot et Jean-Léonce Dupont, fait au nom de la commission de la culture et de la commission des finances |
2. Les autres MIG
a) Des dotations diverses dont les enveloppes initiales ont été fixées à partir du retraitement comptable de 2003
A côté des MERRI, figurent les « autres MIG » qui recouvrent un très large éventail de missions.
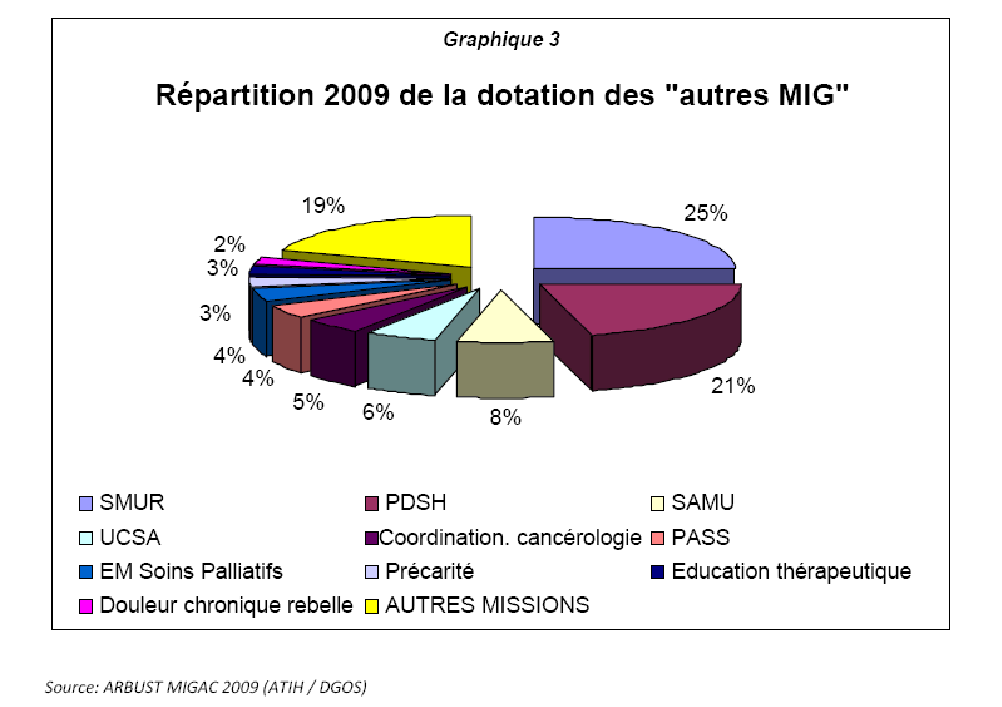
En 2009, on comptait cinquante-et-une missions d'intérêt général, autres que les MERRI. Dix d'entre elles bénéficiaient de 2,1 milliards d'euros, soit environ 80 % du montant total alloué aux autres MIG .
Le financement des services mobiles d'urgence et de réanimation (SMUR) et celui de la permanence des soins représentait les deux MIG les plus importantes, soit, à elle deux, près de la moitié du montant total.
Viennent ensuite la dotation de financement des SAMU et celle visant à compenser la prise en charge hospitalière des patients en situation de précarité.
La dotation initiale de ces enveloppes a, elle aussi, été fixée sur la base du retraitement comptable de 2003 . Depuis, ces dotations évoluent en fonction de mesures générales (effort d'économie,...) et de mesures nouvelles fléchées sur certaines missions.
Comme cela a été indiqué précédemment, le périmètre des MIG a connu deux principaux élargissements en 2009 . Deux missions d'intérêt général auparavant financées par les tarifs ont en effet été intégrées, à partir du 1 er mars 2009, dans la dotation MIGAC : la permanence des soins hospitaliers et les dépenses spécifiques liées à la prise en charge des patients en situation de précarité, ce qui à conduit à un « débasage » de 733 millions d'euros.
b) Un travail de modélisation « de longue haleine » à poursuivre
Dès 2005, le rapport de la mission commune des inspections générales des finances et des affaires sociales sur le pilotage des dépenses hospitalières 17 ( * ) relevait que le financement des MIG était fonction des coûts observés, qu' « il n'exist [ait] donc aucune standardisation des coûts, et [que] la réalité et la pertinence de l'activité des établissements correspondant à ces missions n' [étaient] pas évaluées à ce stade ».
Comme l'a indiqué la DGOS à votre rapporteur spécial et comme le rappelle le rapport 2010 au Parlement sur les MIGAC, un travail a été depuis mené par le ministère tendant à « modéliser » les dotations allouées à certaines missions d'intérêt général, c'est-à-dire visant à s'éloigner d'un système de reconduction de budgets historiques pour le remplacer par un calcul de dotations fondées sur des critères objectifs .
Selon les informations fournies à votre rapporteur spécial, « cette modélisation obéit globalement à deux types de logique et se construit alternativement sur l'une des bases suivantes :
- un référentiel standard d'activité , soit un financement fondé à la fois sur l'estimation du coût des moyens, principalement en personnel, structurellement nécessaires à la mise en oeuvre de la mission et sur les données réelles d'activité ;
- une appréciation des surcoûts , soit des dépenses non prises en compte par les tarifs, supportés par des établissements qui font face à une contrainte forte liée à une politique de santé publique. Cette estimation résulte de la mise en oeuvre de plusieurs indicateurs ou « marqueurs », d'enquêtes statistiques et de concertations avec les professionnels. »
Dans son rapport sur la sécurité sociale pour 2009, la Cour des comptes, relevait que ce travail de valorisation était encore trop lent , celui-ci n'ayant abouti que sur seize missions seulement, dont les montants ne représentaient que 12 % du montant total des MIG en 2007.
L'annexe 2 au rapport 2010 remis au Parlement sur les MIGAC indique que quinze des cinquante-deux missions d'intérêt général 18 ( * ) , autres que les MERRI, ont fait l'objet d'une modélisation .
En 2010 et 2011, ces travaux ont notamment porté sur la permanence des soins, la précarité, la MIG « Actions de qualité transversale des pratiques de soins en cancérologie » et la rémunération des internes.
Votre rapporteur spécial ne peut qu'encourager la poursuite de la modélisation des missions d'intérêt général, élément nécessaire à la transparence, à l'équité et à l'homogénéité de l'allocation de ces moyens . Ce travail doit, en outre, favoriser la contractualisation entre les ARS et les établissements de santé et, par là-même, le contrôle des agences sur ces dotations.
Par ailleurs, c'est ce travail de modélisation qui permet de s'interroger continuellement sur la pertinence du maintien d'un financement par dotation et de vérifier qu'un basculement vers une prise en charge par les tarifs n'est pas envisageable.
3. Les aides à la contractualisation
a) L'enveloppe la moins encadrée qui a connu la croissance la plus forte
L'enveloppe « Aide à la contractualisation » constitue, quant à elle, la dotation aux contours les plus souples qui a connu la croissance la plus importante : soit un quasi doublement depuis 2005 . Elle représentait en 2010 près du tiers de l'enveloppe MIGAC dans son ensemble.
Les dotations « AC » ont, dans un premier temps, été dimensionnées sur la base des charges induites par les investissements des établissements (dotations aux amortissements et frais financiers au titre du plan Hôpital 2007 notamment) et des dépenses d'accompagnement, de développement ou de maintien d'activités dans le cadre du schéma régional d'organisation des soins.
Elles ont ensuite évolué, à compter de 2006, sous l'effet d'une orientation nouvelle, permettant aux ARH de développer leurs marges de manoeuvre régionales . Celles-ci avaient vocation à accompagner au mieux les établissements de santé dans le processus de montée en charge de la T2A et dans leurs efforts de réorganisation.
b) Des aides destinées essentiellement à l'investissement et au soutien aux établissements déficitaires
En 2010, les deux principaux postes de dépenses au titre des AC ont été le financement de l'investissement (environ 44 % de l'enveloppe) et le soutien aux restructurations et à l'accompagnement des établissements déficitaires (21 % de l'enveloppe).
En revanche, le maintien d'une activité déficitaire en conformité avec le SROS ne représente que peu de crédits (1,4 %), alors que la Cour des comptes considérait en 2006 qu'il constituait la principale justification de ces aides.
Evolution de l'enveloppe « AC » et de ses sous-enveloppes
(en millions d'euros)
Source : commission des finances, d'après les données de la DGOS
Les aides à l'investissement s'inscrivent, pour moitié, dans le cadre des plans nationaux Plan hôpital 2007 et 2012 et, pour l'autre, dans les programmes d'investissements liés à l'organisation de l'offre de soins régionale.
Décomposition des aides à la contractualisation « Investissements » entre plans nationaux et aides régionales
(en milliers d'euros)
|
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
|
|
Plan Hôpital 2007 |
72,00 |
162,50 |
247,80 |
352,50 |
446,60 |
446,60 |
446,60 |
|
Plan Hôpital 2012 |
0,00 |
0,00 |
0,00 |
0,00 |
0,00 |
19,80 |
58,40 |
|
Total des plans nationaux |
72,00 |
162,50 |
247,80 |
352,50 |
446,60 |
466,40 |
505,00 |
|
Aides régionales à l'investissement |
n.d |
n.d |
n.d |
433,64 |
443,24 |
493,27 |
556,27 |
|
Total des aides à l'investissement enregistrées dans ARBUST MIGAC |
n.d |
n.d |
n.d |
786,14 |
889,84 |
959,67 |
1 061,27 |
Source : rapport 2010 au Parlement sur les MIGAC
Quant au soutien aux restructurations et à l'accompagnement des établissements déficitaires, il représentait, en 2010, 512,3 millions d'euros. L'aide aux établissements de santé déficitaires représentait la majeure partie de cette enveloppe.
c) Une nécessaire stabilisation et une allocation plus transparente
Une augmentation des marges des ARS, par le biais des AC, n'est pas illégitime, dans la mesure où les ARS ont vocation à prendre en compte les spécificités locales et à réallouer ainsi les crédits entre établissements de santé.
Cependant, pour votre rapporteur spécial, il convient d'aller vers une plus grande transparence en la matière, l'allocation de ces crédits étant souvent mal comprise par les établissements de santé .
A cet égard, il note que la rubrique « Autres » constitue la troisième enveloppe de la dotation « AC » , après le volet « investissement » et le volet « soutien aux restructurations et à l'accompagnement des établissements déficitaires». Selon les informations qui lui ont été adressées, cette catégorie d'aides recouvrirait des mesures très hétérogènes : culture à l'hôpital, accueil des internes, compensation temporaire d'effet revenu lié à un changement de modèle tarifaire...
Surtout, il convient de veiller à la stabilisation de cette enveloppe totalement dérogatoire au principe de la tarification à l'activité.
Or, comme le précise le rapport annuel de 2010 sur les MIGAC, l'impact du plan hôpital 2007 sur l'ONDAM, par le biais des aides à la contractualisation, va peser de façon constante , en mobilisant des financements chaque année et sur une base élevée, jusqu'en 2023 . Ce n'est qu'à partir de 2023 que le poids annuel du plan Hôpital 2007 commencera à décroître et libérera des marges de manoeuvre.
En effet, certaines ARH ont programmé d'importantes AC sur de longues périodes d'emprunt, ce qui tend à rigidifier une partie de ce support de financement, alors même que celui-ci devait constituer un dispositif d'aides transitoires.
C. UN PILOTAGE À PARFAIRE
1. Un pilotage par les ARS encore difficile à évaluer
a) De faibles marges de manoeuvre
Dans le guide méthodologique d'aide à la contractualisation que le ministère de la santé a mis à la disposition des ARH/ARS, celui-ci s'adresse ainsi aux directeurs d'agence : « si le calibrage en 2005 des dotations initiales des établissements antérieurement sous dotation globale a été pris en charge par la DHOS, ces dotations pouvaient dès l'origine être modifiées à votre niveau lors de la phase d'allocation par établissement. Depuis lors, vous avez donc vocation à reprendre la main sur les dotations MIGAC ».
Or, ainsi qu'il ressort des déplacements effectués par votre rapporteur spécial, les marges de manoeuvre des agences dans l'allocation des crédits aux établissements de santé sont extrêmement réduites, compte tenu de plusieurs facteurs :
- la détermination de certaines enveloppes au niveau national , notamment s'agissant des plans de santé publique ;
- la rigidité de l'enveloppe « AC » sur le long terme compte tenu du soutien accordé aux établissements de santé dans le cadre du plan « hôpital 2007 », comme cela a été précisé précédemment ;
- les mesures de gel décidées depuis 2009 sur l'enveloppe « AC » des MIGAC.
b) Une difficile réallocation des dotations entre établissements dans une logique d'efficience
Comme cela a été indiqué précédemment, les ARS sont incitées à utiliser les données du retraitement comptable des établissements et les référentiels de coûts mis à leur disposition pour confronter la réalité des coûts des missions aux dotations allouées et demandées par les hôpitaux.
Cette confrontation est sans doute effective à certains endroits comme a pu le constater votre rapporteur spécial à Lille au cours de son déplacement. Mais cette pratique est-elle généralisée ?
|
Exemple de l'effort de contractualisation entre l'ARS du Nord-Pas-de-Calais et le CHRU de Lille « Le travail réalisé en 2008 conjointement avec l'ARH Nord-Pas-de-Calais a permis d'aboutir à une notification détaillée des missions relevant d'un financement en MIGAC-MERRI. D'un point de vue méthodologique, le CHRU de Lille a mobilisé les médecins et l'encadrement soignant afin d'établir, pour chaque activité entrant dans le cadre du décret de 2007, une fiche détaillant les objectifs, les ressources mobilisées et les indicateurs d'évaluation (au total pour le CHU, 70 fiches ont été élaborées). Au cours de deux journées de travail, l'ensemble de ces fiches a été présenté à [l'ARH]. Le guide méthodologique constitue un référentiel commun. Ces échanges à la fois ouverts et contradictoires ont permis d'aboutir à une notification détaillée des financements en MIGAC et MERRI variables, actée dans l'avenant n° 2 au CPOM . » Source : réponses transmises par le CHRU de Lille à votre rapporteur spécial à l'occasion de son déplacement |
Afin d'aider les ARH/ARS dans leur contractualisation avec les établissements, le ministère de la santé a mis à leur disposition différents outils : des documents types (avenant MIGAC au CPOM, arrêté de fixation de la dotation MIGAC), des supports d'analyse des dossiers, des modèles de financement, des fiches support par MIG reprenant les références juridiques, le périmètre de la MIG, etc.
Les ARS doivent théoriquement utiliser ces référentiels pour négocier avec les établissements. Ces outils doivent constituer des points de repère qui garantissent l'équité de financement entre les régions et entre les établissements concernés.
Cependant, comme le soulignait l'Inspection générale des affaires sociales dans son rapport précité sur le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé 19 ( * ) , les ARH/ARS se heurtent à plusieurs difficultés dans la réallocation de crédits entre établissements, notamment le manque d'informations disponibles, les contraintes politiques, la difficulté intrinsèque de l'exercice .
Surtout, l'IGAS relevait un décalage important entre les pratiques des ARH et les recommandations nationales . Elle indiquait notamment :
« Tout se passe comme s'il était normal que les instructions nationales ne soient pas vraiment suivies d'effet : le national soumis à des contraintes, notamment vis-à-vis du Parlement, est conduit à promouvoir des politiques formellement rigoureuses même si elles ne sont pas vraiment effectives. Aussi les directeurs d'ARH admettent ne pas gaspiller leur énergie à essayer d'infléchir les directives de l'administration centrale pour leur donner un caractère plus opérationnel. [...]. Le niveau national semble nourrir plus d'illusions quant à la conformité de l'action des ARH. Il est vrai que les ARH ont renoncé à lui signaler leurs difficultés à mettre en oeuvre les instructions nationales ».
Interrogés sur cet écart entre d'un côté, le « désabusement » des ARH qui renoncent en quelque sorte à faire remonter les difficultés auxquelles elles sont confrontées et, de l'autre, « la candeur » de l'administration centrale qui semble se complaire dans cette situation, les interlocuteurs de votre rapporteur spécial ont admis prudemment qu'il pouvait s'agir du décalage très souvent observé entre le niveau national et le niveau local.
En tout état de cause, le bilan de la contractualisation entre les ARH et les établissements de santé dressé par le ministère de la santé dans le rapport de 2009 au Parlement sur les MIGAC était assez contrasté . En particulier, le ministère notait que des efforts étaient à poursuivre sur les points suivants :
« - accentuer les redéploiements inter-établissements effectués par seulement 40 % des ARH, contre 68 % pour les redéploiements intra-établissement (entre MIG) et 68 % pour les redéploiements entre MIG et AC ;
« - généraliser lorsque cela est possible les procédures d'appel d'offre et d'appel à candidature : 11 ARH (44 %) seulement [avaient] lancé un appel à candidature ou un appel à projet pour sélectionner les établissements de santé gestionnaires de certaines MIG ;
« - mieux informer le corps médical qui doit être considéré comme un partenaire indispensable à la contractualisation. En effet, 28 % des ARH seulement [avaient] associé les responsables médicaux des MIG à la négociation de l'avenant MIG pour leur établissement. Ce chiffre faible explique certains retours critiques de la communauté médicale sur les MIGAC, retours souvent liés à ce qui est perçu comme de l'opacité dans les relations ARH-établissement sur le dossier MIGAC ;
« - limiter au minimum le recours à des engagements financiers pluriannuels . » 20 ( * )
Votre rapporteur spécial encourage la mise en oeuvre régulière de bilans de la contractualisation entre les ARS et les établissements de santé .
La DGOS lui a, à cet égard, indiqué qu'une nouvelle version du guide méthodologique d'aide à la contractualisation sera diffusée auprès des agences . Ce guide présentera notamment les critères d'éligibilité des établissements à chaque MIG, ainsi que le périmètre précis des activités couvertes par celle-ci afin d'éviter que la dotation aboutisse à une surcompensation financière de la mission. Par ailleurs, les référentiels de coûts seront actualisés.
c) La mise en place en 2011, à titre expérimental, d'une justification au premier euro
Dans le cadre de la campagne tarifaire de 2011, le ministère de la santé a souhaité expérimenter la mise en place d'un dispositif de « justification au premier euro » s'agissant des MERRI .
La notion de « justification au premier euro », en vigueur dans le budget de l'Etat depuis la loi organique du 1 er août 2001 relative aux lois de finances, consiste à justifier la délégation de crédits dès le premier euro, contrairement à la distinction budgétaire traditionnelle entre « services votés » et « mesures nouvelles ». Dans le dispositif de l'ordonnance de 1959, bien qu'ils représentaient une partie considérable du budget, les « services votés » étaient adoptés en une seule fois et automatiquement reconduits chaque année ; seules les mesures nouvelles faisaient l'objet d'un vote et donc d'une justification spécifique.
Appliquée aux MIGAC, la justification au premier euro implique, pour le ministère et les ARS, de pouvoir justifier l'ensemble de leurs délégations de crédits et ainsi de pouvoir établir un lien entre les crédits demandés et les déterminants de la dépense .
Votre rapporteur spécial invite le ministère, sur la base du retour d'expérience de 2011, à envisager la généralisation de cette pratique qui devrait permettre d'accroître la transparence du système d'allocation des MIGAC, ceci d'autant plus qu'une partie encore importante des MIG est attribuée à titre reconductible (78,3 % des crédits MIG alloués en 2009) 21 ( * ) .
Cette mesure ne gagnera cependant sa pleine efficacité que si, de leur côté, les établissements de santé mettent en place une comptabilité analytique des coûts .
En tout état de cause, ce procédé devrait permettre d'avancer sur le débat actuel entre sous ou sur-financement des missions d'intérêt général, qui n'a pu être tranché précisément par aucun des interlocuteurs de votre rapporteur spécial.
d) Quelles améliorations attendre de la mise en place des ARS ?
Selon les réponses de la DGOS au questionnaire de votre rapporteur spécial, « il est attendu de la mise en place des ARS qu'elles accentuent la logique de redéploiement inter-établissements des crédits.
« Dans le cadre du travail sur le système d'information financier des ARS, il sera par ailleurs nécessaire de permettre à l'administration centrale d'améliorer les retours sur la mise en oeuvre des référentiels de modélisation et par là même la qualité de l'évaluation qui en sera faite.
« Par ailleurs, les ARS bénéficieront d'une vision consolidée des financements ville/hôpital et Etat sur les politiques de santé. Pour certaines d'entre elles (par exemple l'éducation thérapeutique des patients ou les réseaux de santé), il existe des zones de recoupement, et donc des possibilités d'optimisation . »
Mais de trop grands espoirs ne sont-ils pas fondés sur la mise en oeuvre des ARS ?
S'il est vrai que le pilotage par l'efficience des dépenses hospitalières et donc de la dotation MIGAC s'inscrit dans leur feuille de route, elles auront néanmoins sans doute beaucoup d'autres priorités à gérer les premières années de leur mise en place compte tenu de l'ampleur et de la portée des missions qui leur ont été confiées .
Les déplacements de votre rapporteur spécial soulignent en particulier la nécessité de veiller à deux éléments :
- d'une part, le recrutement de personnels aux compétences adaptées aux nouvelles fonctions et aux nouvelles responsabilités des agences , notamment en matière de pilotage de la performance hospitalière ;
- d'autre part, le maintien d'une relation de proximité entre les ARS et les établissements de santé . Certaines des personnes auditionnées par votre rapporteur spécial ont en effet exprimé le sentiment d'un éloignement de leurs interlocuteurs depuis la mise en place des ARS.
2. Des disparités régionales encore fortes
Le pilotage par l'efficience de l'allocation des MIG passe également par la poursuite d'une politique de rééquilibrage interrégional des dotations . En effet, compte tenu des situations historiques, les niveaux des dotations régionales sont très hétérogènes, comme en témoigne le tableau suivant.
Dotations MIGAC par régions en 2011
(en milliers d'euros)
|
Régions |
Montant de la dotation MIGAC |
|
Alsace |
212 743,44 |
|
Aquitaine |
327 626,91 |
|
Auvergne |
151 775,34 |
|
Bourgogne |
170 229,17 |
|
Bretagne |
304 499,28 |
|
Centre |
238 794,69 |
|
Champagne-Ardenne |
161 008,48 |
|
Corse |
28 654,91 |
|
Franche-Comté |
120 521,92 |
|
Ile-de-France |
1 823 980,29 |
|
Languedoc-Roussillon |
265 168,43 |
|
Limousin |
101 956,34 |
|
Lorraine |
262 101,26 |
|
Midi-Pyrénées |
332 488,37 |
|
Nord - Pas-de-Calais |
434 342,13 |
|
Basse-Normandie |
163 355,59 |
|
Haute-Normandie |
189 879,00 |
|
Pays de la Loire |
316 222,58 |
|
Picardie |
183 660,67 |
|
Poitou-Charentes |
159 861,43 |
|
Provence-Alpes-Côte d'Azur |
550 873,27 |
|
Rhône-Alpes |
678 980,96 |
|
Guadeloupe |
56 851,39 |
|
Guyane |
51 546,45 |
|
Martinique |
62 170,40 |
Source : Arrêté du 29 mars 2011 fixant pour l'année 2011 les dotations régionales mentionnées à l'article L. 174-1-1 du code de la sécurité sociale et les dotations régionales de financement des missions d'intérêt général et d'aide à la contractualisation
a) Des efforts de rééquilibrage géographique menés par la DGOS
Plusieurs leviers d'action permettent d'agir pour opérer des rééquilibrages géographiques.
Entre 2006 et 2008, ce sont les rééquilibrages à partir de la diffusion de référentiels de coûts aux ARH qui ont été privilégiés. Théoriquement, les ARH/ARS sont tenus de justifier dans l'avenant MIGAC du CPOM les éventuels écarts avec les modélisations fournies, afin que les politiques qu'elles mènent ne contribuent pas à générer des inégalités interrégionales.
A compter de 2008, un rééquilibrage entre régions a été initié au moyen de la répartition des mesures nouvelles de crédits d'aide à la contractualisation .
Cette politique a été renforcée à compter de 2009 par un rééquilibrage direct des financements entre régions, à la fois sur les marges de manoeuvre régionales (aide à la contractualisation) et sur les dotations MIG finançant des missions destinées à la population régionale 22 ( * ) , soit en 2011 trente-et-une MIG pour un total de 1,1 milliard d'euros.
Il est à noter qu'en 2010 et 2011, le rééquilibrage opéré sur les dotations AC a consisté à faire peser sur les seules régions sur-dotées une partie des mesures d'économies imputées sur les dotations MIGAC.
b) Des résultats à amplifier
Des progrès importants sont encore à réaliser .
En matière d'AC, la DGOS estime, dans le rapport 2010 remis au Parlement sur les MIGAC, à 140 millions d'euros le redéploiement interrégional nécessaire. Or l'effort a porté sur seulement 3 millions en 2009, 28 millions en 2010 et 27 millions d'euros en 2011, soit en cumulé 58 millions d'euros, c'est-à-dire 40 % de l'effort à accomplir.
Quant aux MIG à caractère régional, le rééquilibrage a porté sur 7 millions d'euros en 2009, 16,1 millions d'euros en 2010 et 16 millions d'euros en 2011. Ces sommes cumulées représentent ainsi 3,5 % de l' « assiette » choisie pour le rééquilibrage des dotations régionales.
Le rééquilibrage des MIGAC de 2009 à 2011
|
Enveloppe |
2009 |
2010 |
2011 |
|
MIG à caractère régional |
7 millions d'euros transférés des six régions les mieux dotées vers les six régions les moins bien dotées |
16,1 millions d'euros transférés des huit régions les mieux dotées vers les neuf régions les moins bien dotées |
16 millions d'euros transférés des neuf régions les mieux dotées vers les huit régions les moins bien dotées |
|
Marges de manoeuvre AC |
3 millions d'euros transférés des trois régions les mieux dotées vers les trois régions les moins bien dotées |
Concentration de 28 millions d'euros d'économies sur les sept régions les mieux dotées |
Concentration de 27 millions d'euros d'économies sur les sept régions les mieux dotées |
Source : rapport 2010 au Parlement sur les MIGAC et circulaire n° DGOS/R1/2011/125 du 30 mars 2011 relative à la campagne tarifaire 2011 des établissements de santé
En 2011, un changement de méthodologie bienvenu a été mise en oeuvre. Le critère de redéploiement intègre, en sus de la population, un indicateur sur l'état de santé de cette population (taux de mortalité), afin de mieux prendre en compte les besoins effectifs des différentes régions.
3. Des mesures de gel qui posent des difficultés de gestion pour les établissements de santé
Le dernier élément relatif au pilotage des dotations MIGAC que souhaite aborder votre rapporteur spécial sont les conséquences, au niveau des établissements de santé, des mesures de gel décidées depuis 2009 sur cette enveloppe.
S'il a noté la finalité recherchée par ces mesures du point de vue du pilotage macro-économique des dépenses de santé (le respect de l'ONDAM), il relève les fortes difficultés qu'elles peuvent entraîner dans la gestion des hôpitaux.
Nombre de ses interlocuteurs ont en effet insisté sur trois principaux « effets indésirables » des mesures de gel effectuées sur les dotations MIGAC :
1) la distribution des aides en fin d'exercice accentue le sentiment d'opacité dans l'allocation de ces dotations et ne permet pas aux établissements d'afficher un budget crédible dès le début de l'année ;
2) les messages de gestion diffusés en interne sont en outre brouillés : au moment de la première délégation de crédits, lorsqu'un déficit semble s'imposer, des mesures correctrices sont recherchées au sein de l'organisation de l'établissement ; mais ce discours de rigueur est discrédité quand le résultat de l'établissement apparaît finalement excédentaire, grâce au dégel de ces aides ;
3) les crédits mis en réserve, puis dégelés, sont enfin principalement utilisés pour éviter les déficits de fin d'année et non, compte tenu de leur distribution tardive, pour financer des projets construits et importants pour les établissements.
EXAMEN EN COMMISSION
Réunie le mercredi 29 juin 2011 sous la présidence de M. Jean Arthuis, président, la commission a entendu une communication de M. Jean-Jacques Jégou, rapporteur spécial, sur le fonds pour la modernisation des établissements de santé publics et privés (FMESPP) et les missions d'intérêt général et d'aide à la contractualisation (MIGAC).
M. Jean-Jacques Jégou, rapporteur spécial . - Mes deux communications de ce matin portent sur deux supports de financement spécifiques des établissements de santé : les missions d'intérêt général et d'aide à la contractualisation (MIGAC) et le Fonds pour la modernisation des établissements de santé publics et privés (FMESPP).
Bien que les enjeux financiers soient différents, les problématiques soulevées sont assez proches : la transparence, l'efficience et le pilotage.
S'agissant des MIGAC, tout d'abord, elles constituent un mode de financement complémentaire de la tarification à l'activité (T2A) des établissements de santé.
En effet, la réforme de la T2A avait pour objectif de moderniser le mode de financement des établissements de santé en passant d'un financement par dotation globale à un système de rémunération fondée sur l'activité réelle des établissements sur la base de tarifs nationaux.
Néanmoins, dès la mise en oeuvre de la réforme, il a été admis que certaines missions des hôpitaux ne constituaient pas des activités productrices de soins quantifiables et devaient faire l'objet d'un mode de financement à part. De là résulte la dotation « MIGAC ».
Cette dotation recoupe un éventail très large de missions, communément regroupées en trois catégories :
- les « MERRI », les missions d'enseignement, de recherche, de référence et d'innovation, destinées à financer la recherche clinique et l'enseignement « au lit du malade » des étudiants ;
- les « autres MIG », les missions d'intérêt général à proprement parler : l'aide médicale urgente, la permanence des soins, la prise en charge des publics précaires...
- enfin, les « AC », les aides à la contractualisation destinées à accompagner les établissements de santé dans la restructuration de l'offre de soins.
Le montant de la dotation MIGAC est fixé, chaque année, par l'Etat en fonction de l'Objectif national des dépenses d'assurance maladie (ONDAM) voté en loi de financement. La dotation MIGAC « échappe » donc au contrôle du Parlement. Les ministères chargés de la santé et de la sécurité sociale procèdent ensuite à la répartition de cette dotation entre les régions et notifient ces montants aux agences régionales de santé (ARS). Celles-ci délèguent les crédits aux établissements de santé sur la base d'une contractualisation.
Les MIGAC représentent trois grands enjeux : un enjeu financier, un enjeu pour les établissements de santé du secteur public et, enfin, un enjeu pour la réussite d'autres réformes importantes du secteur hospitalier.
Les MIGAC constituent, tout d'abord, un enjeu financier puisqu'elles représentent, en 2011, 8,2 milliards d'euros, soit plus de 11 % de l'ONDAM hospitalier. Surtout, cette enveloppe a fortement progressé, enregistrant une croissance de 40 % entre 2006 et 2009, alors que les dépenses de soins sous tarifs ont augmenté de seulement 7,2 % sur la même période. La dotation connaît néanmoins une décélération quasi continue depuis 2005 : en 2010, la dotation enregistrait une progression de 5,8 % et de seulement 1,8 % en 2011.
Conséquence de son poids au sein de l'ONDAM hospitalier, la dotation MIGAC constitue également un nouvel enjeu dans le pilotage macro-budgétaire des dépenses d'assurance maladie. Les MIGAC font, en effet, partie depuis 2009 des dotations qui subissent des mises en réserve en début d'année qui ne sont « dégelées » qu'en cas de respect de l'ONDAM.
A l'échelle des établissements de santé, la dotation MIGAC constitue, ensuite, un soutien important, quasi exclusif, au secteur hospitalier public et plus particulièrement aux activités de recherche des hôpitaux. Tous les établissements de santé soumis à la T2A ont en effet théoriquement vocation à obtenir des dotations MIGAC, qu'il s'agisse des établissements publics ou privés. Cependant, compte tenu de leur nature, les activités relevant d'un financement MIGAC sont, à ce jour, encore peu prises en charge par les établissements de santé privés.
Ce soutien au secteur hospitalier est néanmoins fortement concentré. Ainsi l'Assistance publique-Hôpitaux de Paris reçoit-elle, à elle seule, près de 15 % de l'enveloppe MIGAC.
Enfin, les MIGAC sont à la croisée de trois grandes réformes du secteur hospitalier au premier rang desquelles, la T2A. En effet, l'évolution très importante de l'enveloppe MIGAC - dotation dérogatoire à la T2A - a des conséquences directes sur la portée de cette réforme : à force de trop augmenter, elle risque en quelque sorte de la « dénaturer ». En tout état de cause, elle déplace la question de l'efficience de l'enveloppe sous tarifs vers les MIGAC.
La deuxième réforme sur laquelle les MIGAC ont un impact direct est la convergence tarifaire. La logique de la convergence tarifaire est d'éliminer progressivement les disparités historiques de financement entre les établissements, qu'ils soient publics ou privés, en faisant converger leurs tarifs.
Or les deux principales difficultés de la convergence intersectorielle tiennent, d'une part, aux écarts de périmètre des charges couvertes par les tarifs pratiqués dans les deux secteurs, mais aussi, d'autre part, à la nécessaire différenciation à opérer entre ce qui relève du champ tarifaire et ce qui relève d'un financement par la dotation « MIGAC ».
Enfin, les MIGAC, outil privilégié pour une allocation de moyens plus efficiente, représentent un défi majeur pour les nouvelles ARS, le pilotage par l'efficience étant au coeur de leur « feuille de route ».
Loin d'être contraire à la logique de la T2A, la dotation MIGAC constitue son complément nécessaire pour autant que son périmètre soit affiné et son volume de crédits maîtrisé.
Affiner son périmètre suppose, tout d'abord, de veiller continuellement à mieux distinguer les prestations de soins et les MIGAC, afin de vérifier la pertinence de celles-ci à demeurer en retrait du modèle T2A.
Cela impose également de clarifier l'articulation entre celles-ci et les autres supports de financement des établissements de santé. J'ai identifié plusieurs « zones » de recoupements, notamment avec le FMESPP qui constitue un levier de financement des Plans Hôpital 2007 et 2012. Or les MIGAC participent également à ces deux plans.
L'absence de support financier unique, s'agissant de l'appui à l'investissement hospitalier, nuit à sa lisibilité, ainsi qu'à sa maîtrise globale. C'est pourquoi, une clarification du périmètre de ces enveloppes s'impose, de même qu'un suivi consolidé de celles-ci.
Outre le périmètre, c'est également le volume de la dotation MIGAC qui doit être maîtrisé. La forte croissance de l'enveloppe MIGAC, et notamment de l'enveloppe AC, a été expliquée par nombre de mes interlocuteurs par l'accompagnement des établissements de santé dans la réforme de la T2A, qui a pu induire des effets revenus importants.
Près de sept ans après la mise en place de la T2A, la maîtrise de l'enveloppe MIGAC apparaît désormais indispensable au risque d'affaiblir la portée de cette réforme.
En effet, la réforme de la T2A a pour objectif d'inciter les établissements de santé à procéder aux adaptations nécessaires de la structure de leur activité et de leurs dépenses. L'aide accordée par les MIGAC ne peut donc être que transitoire.
Notre collègue Alain Vasselle proposait de fixer le montant des MIGAC dans la loi de financement de la sécurité sociale. C'est une piste de réflexion pour accroître le contrôle du Parlement en la matière.
Les efforts dans la rationalisation de la construction des enveloppes doivent ensuite être poursuivis. Au moment du passage à la T2A, les dotations MIGAC ont en effet été fixées à partir du retraitement des données de la comptabilité de 2003 des établissements qui assuraient alors des missions « finançables » par les MIGAC. Tout l'enjeu aujourd'hui est de s'éloigner progressivement d'un système de reconduction de ces budgets « historiques ». Si des réformes ont été engagées, des pistes d'amélioration sont encore largement identifiables.
Initialement valorisées de façon forfaitaire à hauteur de 13 % des dépenses de médecine, chirurgie et obstétrique (MCO), les dotations MERRI ont fait l'objet d'une réforme en 2008, visant à intégrer des indicateurs tenant compte de l'activité de recherche des établissements de santé.
Cette réforme a conduit à distinguer, au sein des MERRI, trois sous-enveloppes : le « socle fixe », la « part modulable » et la « part variable ».
Si le « socle fixe » demeure fonction de dépenses courantes de l'établissement, la « part modulable » évolue en fonction d'indicateurs de moyens et de résultats, en particulier le nombre d'étudiants, les publications scientifiques et les brevets déposés. Quant à la « part variable », elle est destinée à financer principalement les structures de référence et de recherche clinique, ainsi que les crédits non reconductibles affectés à des appels à projets.
La finalité de la réforme de 2008 était ainsi de corriger deux effets pervers du dispositif précédent. D'une part, celui-ci ne prenait pas en compte les efforts de recherche des établissements et était donc peu incitatif. Il était, d'autre part, peu équitable car ajusté sur des éléments sans rapport avec l'activité de recherche.
Tout en reconnaissant la difficulté à élaborer des critères de répartition pertinents, trois pistes d'amélioration sont envisageables :
- poursuivre le redéploiement des crédits du « socle fixe », très éloigné de la logique d'efficience puisque sans lien avec l'activité de recherche, vers la part modulable ;
- affiner les indicateurs retenus pour la fixation de la part modulable et revoir leur pondération ;
- enfin, développer autant que possible la procédure d'appels à projet, mode de sélection le plus pertinent.
A côté des MERRI, figurent les « autres missions d'intérêt général » qui recouvrent un très large éventail de missions. Le financement des services mobiles d'urgence et celui de la permanence des soins représentent les deux plus importantes.
La dotation initiale de ces enveloppes a, elle aussi, été fixée sur la base du retraitement des données comptables des établissements de 2003.
Dès 2005, les inspections générales des finances et des affaires sociales relevaient que le financement des MIG était ainsi uniquement fonction des coûts observés, précisant qu' « il n'exist[ait] aucune standardisation des coûts, et que la réalité et la pertinence de l'activité des établissements correspondant à ces missions n' [étaient] pas évaluées à ce stade ».
Un travail de « modélisation » a été lancé par le ministère de la santé, afin d'aider les ARS, à travers notamment des référentiels de coûts, à allouer de façon plus optimale les dotations.
La Cour des comptes relevait que ce travail de valorisation était encore trop lent, celui-ci n'ayant abouti que sur seize missions seulement, dont les montants ne représentaient que 12 % du montant total des MIG en 2007.
La poursuite de la modélisation des MIG est pourtant une démarche nécessaire pour la transparence, l'équité et l'homogénéisation de l'allocation des moyens. Ce travail doit en outre favoriser la contractualisation entre les ARS et les établissements de santé et, par là-même, le contrôle des agences sur les demandes des hôpitaux.
L'enveloppe « Aide à la contractualisation » constitue, quant à elle, la dotation aux contours les plus souples qui a connu la croissance la plus importante. Elle représente aujourd'hui près du tiers de l'enveloppe MIGAC dans son ensemble.
Les deux principaux postes de dépenses au titre des AC sont le financement de l'investissement et l'accompagnement des établissements déficitaires.
Une augmentation des marges de manoeuvre des ARS, par le biais des AC, n'est pas en soi illégitime, dans la mesure où les ARS ont vocation à devenir en quelque sorte « des gestionnaires régionaux ».
Cependant, il convient d'aller, là aussi, vers une plus grande transparence, la répartition de ces crédits étant souvent mal comprise par les établissements de santé.
A cet égard, on peut noter que la rubrique « Autres » constitue la troisième enveloppe de la dotation « AC ». Cette catégorie d'aides recouvrirait des mesures très hétérogènes : culture à l'hôpital, accueil des internes, compensation temporaire d'un effet revenu lié à un changement de modèle tarifaire...
Surtout, il convient de veiller à la stabilisation de cette enveloppe totalement dérogatoire au principe de la T2A.
Or, selon le ministère de la santé, l'impact du plan hôpital 2007 sur cette enveloppe va peser de façon constante jusqu'en 2023, en mobilisant des financements chaque année sur une base élevée. En effet, certaines ARS ont programmé d'importantes aides à la contractualisation sur de longues périodes, ce qui tend à figer une partie de ce support de financement, alors même que celui-ci devait constituer un dispositif d'aides transitoires.
J'en viens au pilotage de ces dotations. Dans le guide méthodologique d'aide à la contractualisation que le ministère de la santé met à la disposition des ARS, celui-ci s'adresse ainsi aux directeurs d'agences : « si le calibrage en 2005 des dotations initiales des établissements antérieurement sous dotation globale a été pris en charge par la direction de l'hospitalisation et de l'offre de soins [...] ; depuis lors, vous avez vocation à reprendre la main sur les dotations MIGAC ».
En réalité, les marges de manoeuvre des agences dans l'allocation des crédits aux établissements de santé sont réduites, en raison, notamment, de la détermination de certaines enveloppes au niveau national, de la rigidité de l'enveloppe « AC » sur le long terme compte tenu du soutien accordé dans le cadre du plan Hôpital 2007 et, enfin, des mesures de gel décidées sur l'enveloppe « AC ».
Les ARS sont certes incitées à utiliser les référentiels de coûts mis à leur disposition pour confronter les dotations demandées par les établissements à la réalité des coûts des missions.
Cette confrontation est sans doute effective à certains endroits comme j'ai a pu le constater lors de mon déplacement à Lille. Mais cette pratique est-elle généralisée ?
Comme le soulignait l'Inspection générale des affaires sociales dans un rapport récent, les ARS se heurtent à plusieurs difficultés : le manque d'informations, les contraintes politiques et la difficulté intrinsèque de l'exercice.
Surtout, l'IGAS relevait un décalage important entre les pratiques des anciennes agences régionales de l'hospitalisation et les recommandations nationales. Elle indiquait notamment : « Tout se passe comme s'il était normal que les instructions nationales ne soient pas vraiment suivies d'effet : le national soumis à des contraintes, notamment vis-à-vis du Parlement, est conduit à promouvoir des politiques formellement rigoureuses même si elles ne sont pas vraiment effectives. Aussi les directeurs d'ARH admettent ne pas gaspiller leur énergie à essayer d'infléchir les directives de l'administration centrale pour leur donner un caractère plus opérationnel. »
Mes interlocuteurs m'ont indiqué prudemment qu'il s'agissait là, sans doute, du décalage très souvent observé entre le niveau national et le niveau local.
Quelle amélioration attendre avec la mise en place des ARS ? S'il est vrai que le pilotage par l'efficience des dépenses hospitalières s'inscrit dans leurs nouvelles missions, elles auront sans doute beaucoup d'autres priorités à gérer, compte tenu de l'ampleur et de la portée des compétences qui leur ont été confiées. Je me demande d'ailleurs si l'on n'a pas fondé de trop grands espoirs sur leur création.
S'agissant des disparités régionales, le ministère de la santé entreprend un rééquilibrage progressif, mais nous sommes encore loin d'avoir atteint les objectifs.
Enfin, je souhaite insister sur les « effets pervers » que peut entraîner, au niveau des établissements, le gel - puis le dégel - de certains crédits, dont je vous ai parlé en début d'exposé. Outre les difficultés de gestion, ils « brouillent » le message managérial interne : le dégel de fin d'année discrédite le discours de rigueur qui a pu être tenu ultérieurement. Des aménagements de ce dispositif pourraient sans doute être apportés.
Les MIGAC constituent ainsi une dotation indispensable - toutes les missions des établissements de santé ne peuvent être financées par des tarifs - mais des progrès sont encore à faire dans leur pilotage, afin de s'éloigner d'une logique de reconduction de budgets « historiques ». La répartition des dotations repose encore en grande partie sur un financement a priori des moyens mobilisés, alors qu'un pilotage par l'efficience devrait permettre de s'orienter vers des modèles d'allocation davantage fondés sur la mesure des résultats obtenus au regard des résultats attendus.
J'en viens au Fonds pour la modernisation des établissements de santé publics et privés (FMESPP).
A son origine, le FMESPP ne finançait que des mesures d'accompagnement social des opérations liées à la modernisation des établissements de santé, à travers notamment des aides à la mobilité et à l'adaptation des personnels. Ses missions n'ont cessé ensuite d'être élargies ou précisées au fur et à mesure des lois de financement.
Il est d'usage de les regrouper en trois catégories :
- le volet « ressources humaines » qui regroupe l'ensemble des aides de nature sociale ;
- le volet « investissement », soit les aides à l'investissement accordées notamment dans le cadre des deux plans Hôpital 2007 et Hôpital 2012 ;
- enfin, les « autres actions de modernisation », comme l'accompagnement financier de la modernisation des équipements techniques des SAMU et SMUR.
Le FMESPP ne constitue que l'un des nombreux fonds médico-hospitaliers de l'assurance maladie qui regroupent notamment les fonds de prévention et le Fonds d'intervention pour la qualité et la coordination des soins (FIQCS). Ce fonds est chargé, comme le FMESPP, de la modernisation de l'offre de soins, mais dans le secteur des soins de ville, alors que le FMESPP est orienté vers le secteur hospitalier.
Le FMESPP ne représente qu'une part très faible de l'ONDAM. Pour 2011, sa dotation a été fixée à 347,71 millions d'euros, soit 0,2 % de l'ONDAM pour 2011.
J'articulerai mon propos en trois points : le nécessaire recentrage des missions du FMESPP, le difficile suivi de sa situation budgétaire et le défaut de pilotage des aides allouées par son biais, comme en témoignent les résultats très mitigés du Plan hôpital 2007.
L'analyse des missions du fonds met en évidence deux éléments :
- d'une part, les crédits reçus par les établissements au titre du FMESPP demeurent marginaux pour les établissements de santé. Ainsi, les financements accordés au titre du FMESPP au centre hospitalier universitaire de Lille ont représenté 1,3 million d'euros en aides à l'investissement, soit 0,5 % des ressources d'investissement de l'établissement ;
- d'autre part, le FMESPP a été amené à financer des dépenses très diverses ou très ponctuelles dont le lien avec ses missions est parfois assez éloigné.
Ces deux constats plaident, à mon sens, pour un recentrage des missions du fonds autour de ses deux principales enveloppes (les aides individuelles et collectives, et l'investissement) afin d'éviter la dispersion et le saupoudrage.
Une idée souvent avancée également consisterait à créer un Fonds d'intervention régional qui regrouperait les dotations du FMESPP, du FIQCS et des fonds de prévention.
Cette logique peut se comprendre depuis la mise en place des ARS. Celles-ci ont en effet désormais des compétences larges recoupant les champs d'action des différents fonds.
Elles ont, par ailleurs, vocation à devenir des « gestionnaires régionaux responsables », ce qui suppose de leur donner des marges de manoeuvre dans l'allocation des crédits.
Un premier pas en ce sens a été franchi cet automne. La dernière loi de financement de la sécurité sociale a, en effet, introduit le principe d'une fongibilité symétrique entre les dotations du FMESPP et du FIQCS.
Je me suis opposé à cette initiative, avec notre collègue Alain Vasselle, jugeant prématuré ce dispositif, proposé par ailleurs dans la précipitation par voie d'amendement. La fongibilité des financements risquait en effet de rendre encore plus complexe le suivi comptable déjà difficile de ces fonds. Supprimé lors du débat en séance publique au Sénat, le dispositif a été rétabli en commission mixte paritaire. Cela me permet d'aborder la question du suivi des dotations du fonds.
Le FMESPP a connu, depuis sa création, des dotations et des taux de consommation de celles-ci très heurtés.
S'il a progressé jusqu'en 2005, le taux de consommation des crédits du fonds a ainsi connu une forte baisse en 2006 et 2007, conduisant à des reports à nouveau qui sont passés de 371 à 629 millions d'euros entre 2003 et 2007, soit une multiplication par 1,7.
Cette situation a donné lieu, à partir de 2009, à des mesures de régulation fortes, mais très irrégulières, entraînant des dotations du FMESPP « en accordéon ». Des ajustements significatifs ont ainsi été proposés dans le cadre de la loi de financement de la sécurité sociale pour 2009 : une annulation de 100 millions d'euros de crédits pour 2008 et une révision à la baisse de sa dotation pour 2009.
Moins de trois mois après le vote du projet de loi de financement de la sécurité sociale pour 2009, la loi de finances rectificative pour 2009 a prévu, dans le cadre du plan de relance de l'économie, une ouverture de crédits supplémentaires de 70 millions d'euros destinés à abonder le FMESPP pour un programme d'investissement en établissements psychiatriques. La loi de financement de la sécurité sociale pour 2010 n'a pas, quant à elle, poursuivi le mouvement impulsé en 2009 : aucun gel de crédits pour 2009 n'a été proposé et la dotation du FMESPP pour 2010 a été fixée à 264 millions d'euros, soit une augmentation de 74 millions d'euros par rapport à 2009.
La loi de financement de la sécurité sociale pour 2011 se situe à « mi-chemin » entre les deux lois de financement précédentes en proposant une annulation importante de crédits pour 2010, mais une nette augmentation des crédits du fonds pour 2011, de près de 84 millions d'euros par rapport à la dotation initiale 2010.
Les causes de ce suivi difficile sont diverses. La première tient à l'addition des délais propres aux trois phases de la « chaîne de dépense » : la délégation par l'administration centrale des montants par régions aux ARS ; la notification des crédits par les ARS auprès des établissements et le paiement effectif des établissements par la Caisse des dépôts et consignations (CDC).
La phase de paiement, en particulier, est décalée dans le temps par rapport à la phase d'engagement compte tenu du délai de réalisation de l'opération, du caractère pluriannuel des actions financées, des retards dans la formulation de la demande de paiement, voire, dans certains cas, de l'abandon de l'opération.
Le défaut de gouvernance au moment de la mise en place du fonds peut aussi expliquer ces difficultés. Bien que prévue par décret, la commission de surveillance du fonds ne s'est jamais réunie jusqu'en septembre 2010, après un épisode rocambolesque de démission-reconduction de sa présidente.
Surtout, jusqu'à récemment, aucun des trois acteurs de la « chaîne de la dépense » ne disposait d'une vision globale des mesures financées, faute d'outil informatique partagé et d'une comptabilité des engagements.
Des améliorations ont depuis été apportées. Une application informatique a été créée et mis à la disposition de la nouvelle direction générale de l'offre de soins (DGOS) et des ARS. Ensuite, pour donner plus de visibilité à cette gestion, la LFSS pour 2010 a prévu, à mon initiative, une double procédure de prescription des crédits non utilisés : une prescription annuelle des engagements et une déchéance de trois ans pour l'intervention des paiements. Ce dispositif aurait permis de « récupérer » 105 millions d'euros de crédits à la fin de l'année 2009.
Mais deux points faibles demeurent : le défaut de vision pluriannuelle des aides versées alors que le FMESPP participe au financement de plusieurs plans de santé publique et l'information encore très lacunaire à destination du Parlement.
En ce qui concerne le pilotage, on retrouve la même problématique que celle rencontrée avec les MIGAC : les ARS ont peu de marges de manoeuvre. Surtout, sur le terrain, les établissements de santé m'ont fait part de trois principales faiblesses : une procédure de sollicitation dans des délais restreints ; des notifications qui interviennent en fin d'exercice ; une procédure dont les établissements de santé comprennent mal la spécificité, ces derniers devant se faire rembourser auprès de la CDC.
Le pilotage par la performance des aides financées par le FMESPP est, en outre, très réduit. Le contrôle effectué a posteriori par la CDC est un simple « contrôle sur facture ». Quant au contrôle a priori de la pertinence des projets, les « dérapages » du plan Hôpital 2007 ont témoigné d'un défaut patent de pilotage.
La relance de l'investissement hospitalier à travers le plan Hôpital 2007 a certes contribué à améliorer la qualité des infrastructures hospitalières.
Toutefois, comme l'a souligné la Cour des comptes en 2009 et comme cela m'a été confirmé par mes interlocuteurs, ce plan a fait l'objet de nombreuses difficultés : estimation approximative des besoins d'investissement ; modalités de sélection peu discriminante ; suivi axé sur le niveau de réalisation du plan cible plutôt que sur la viabilité des projets ; insuffisance des outils de suivi.
Au final, le plan Hôpital 2007 a parfois conduit à des investissements surdimensionnés et, surtout, à un recours important à l'emprunt dégradant ainsi la situation financière de nombreux établissements de santé.
En effet, ces investissements qui ont plus que doublé entre 2002 et 2008, passant de 3,1 à 6,4 milliards d'euros, ont été principalement financés par le recours à l'emprunt. Selon les données de la direction générale des finances publiques, l'encours de la dette des établissements de santé est ainsi passé entre 2002 et 2008 de 9,2 à 18,9 milliards d'euros.
Bien sûr, la dégradation des comptes des hôpitaux ne peut être imputée à une cause unique. Mais il est permis de s'interroger sur la soutenabilité de la politique d'investissement hospitalier.
La question est d'autant plus prégnante que le plan Hôpital 2012 a été lancé. Bien que de nature différente, les objectifs d'investissement demeurent élevés : 10 milliards d'euros dont 5 milliards à la charge de l'assurance maladie.
Deux principaux « garde fous » ont été proposés pour répondre à cette situation :
- d'une part, les leçons du plan Hôpital 2007 ont, selon le ministère de la santé, était tirées : le montant total des investissements est plafonné ; le diagnostic financier de l'établissement est désormais intégré à la grille d'instruction des projets ; la deuxième tranche du plan devra intégrer les contraintes de soutenabilité de l'endettement des hôpitaux ;
- d'autre part, la loi de programmation des finances publiques pour 2011 à 2014 a introduit le principe d'un encadrement du recours à l'emprunt pour les établissements publics de santé.
Un bilan du plan Hôpital 2012 pourrait être un beau sujet de contrôle pour les années à venir.
M. Jean Arthuis, président . - Cette communication aurait sans doute mérité de plus longs débats. Elle montre bien les difficultés d'un pilotage par l'efficience de ces deux types de dotations.
La commission, à l'unanimité, a donné acte de sa communication à M. Jean-Jacques Jégou, rapporteur spécial, et en a autorisé la publication sous la forme d'un rapport d'information.
ANNEXE 1 : LISTE DES PERSONNES AUDITIONNÉES PAR VOTRE RAPPORTEUR SPÉCIAL
I. ADMINISTRATION CENTRALE
• M. Guillaume Gaubert, sous-directeur, 6
e
sous-direction à la direction du budget, au ministère du budget,
des comptes publics, de la fonction publique et de la réforme de
l'Etat
• M. Dominique Libault, directeur de la
sécurité sociale (DSS) au ministère de la
santé et des sports
• Mme Annie Podeur, directrice générale
de l'offre de soins (DGOS) au ministère de la santé et des
sports
II. AUTRES PERSONNALITÉS
• M. Pierre-Louis Bras, inspecteur
général des affaires sociales
•
M. Claude Evin, directeur
général de l'Agence régionale de santé
d'Ile de France
• M. Philippe Sauvage, directeur des services
économiques et financiers à l'Assistance publique -
hôpitaux de Paris
• M. Frédéric Van Roekeghem, directeur
général de la Caisse nationale d'assurance maladie des
travailleurs salariés (CNAMTS)
III. FÉDÉRATIONS HOSPITALIÈRES
• M. Philippe Brunel, délégué
général de la Fédération de l'hospitalisation
privée (FHP)
• M. Antoine Dubout, Président de la
Fédération des établissements hospitaliers et d'aide
à la personne (FEHAP)
• M Gérard Vincent,
délégué général de la
Fédération hospitalière de France (FHF)
IV- DÉPLACEMENTS
• Déplacement, le 22 septembre 2010, au CHRU
de Lille et à l'agence régionale de santé du
Nord-Pas-de-Calais
• Déplacement le 29 avril 2011, au Centre
hospitalier intercommunal de Créteil
ANNEXE 2 : PRINCIPAUX SIGLES UTILISÉS
|
AC |
Aide à la contractualisation |
|
ARH |
Agence régionale de l'hospitalisation |
|
ARS |
Agence régionale de santé |
|
CHR |
Centre hospitalier régional |
|
CHU |
Centre hospitalier universitaire |
|
CLCC |
Centre de lutte contre le cancer |
|
CPO |
Coordination des prélèvements d'organes |
|
CPOM |
Contrat pluriannuel d'objectifs et de moyens |
|
DG |
Dotation globale |
|
DGOS |
Direction générale de l'offre de soins |
|
DHOS |
Direction de l'hospitalisation et de l'organisation des soins |
|
FAG |
Forfait annuel Greffes |
|
FAU |
Forfait annuel Urgences |
|
GHS |
Groupe homogène de séjour |
|
MIG |
Mission d'intérêt général |
|
MIGAC |
Mission d'intérêt général et d'aide à la contractualisation |
|
MERRI |
Mission d'enseignement de recherche, de référence et d'innovation |
|
PMSI |
Programme de médicalisation des systèmes d'information |
|
ODMCO |
Objectif de dépenses pour le secteur médecine - chirurgie - obstétrique |
|
ONDAM |
Objectif national des dépenses d'assurance maladie |
|
SAMU |
Service d'aide médicale urgente |
|
SMUR |
Service mobile d'urgences et de réanimation |
|
SROS |
Schéma régional d'organisation sanitaire |
|
T2A |
Tarification à l'activité |
* 1 Cour des comptes, rapport sur la sécurité sociale - septembre 2009.
* 2 IGAS, « Le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé » - novembre 2009.
* 3 IRDES, « Principes et enjeux de la tarification à l'activité à l'hôpital - Enseignements de la théorie économique et des expériences étrangères » - mars 2009.
* 4 Direction de l'hospitalisation et de l'organisation des soins - Guide méthodologique à destination des agences régionales de l'hospitalisation - 3 e édition (juin 2008). Il s'agit de la dernière version diffusée à ce jour. Ce guide devrait faire l'objet d'une réactualisation.
* 5 Direction de l'hospitalisation et de l'organisation des soins - Guide méthodologique à destination des agences régionales de l'hospitalisation - 3 e édition (juin 2008).
* 6 Lorsque le projet de décision des ministres est différent de la recommandation du conseil de l'hospitalisation, ce projet est soumis pour avis aux organisations nationales les plus représentatives des établissements de santé publics et privés.
* 7 Rapport 2010 au Parlement sur les missions d'intérêt général et l'aide à la contractualisation des établissements de santé.
* 8 Groupe de travail présidé par Raoul Briet sur le pilotage des dépenses d'assurance maladie - avril 2010.
* 9 Données de la DGOS.
* 10 IGAS, « Le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé » - novembre 2009.
* 11 D'après les estimations du centre hospitalier régional universitaire de Lille transmises à votre rapporteur lors de son déplacement.
* 12 En réalité, six IHU ont été sélectionnés.
* 13 Création des agences régionales de santé - discours de Roselyne Bachelot-Narquin, alors ministre de la santé et des sports - 1 er avril 2010.
* 14 Direction de l'hospitalisation et de l'organisation des soins - Guide méthodologique à destination des agences régionales de l'hospitalisation - 3 e édition (juin 2008).
* 15 Rapport 2010 au Parlement sur les missions d'intérêt général et l'aide à la contractualisation des établissements de santé.
* 16 IGAS, « Le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé » - novembre 2009.
* 17 IGF-IGAS, Rapport d'enquête sur le pilotage des dépenses hospitalières - juillet 2005.
* 18 Des MIG ont pu être retirées ou ajoutées entre 2007 et 2010, ce qui explique la différence de chiffrage des MIG faisant l'objet d'une modélisation entre le rapport de la Cour des comptes et le rapport au Parlement sur les MIGAC de 2010.
* 19 IGAS, « Le financement de la recherche, de l'enseignement et des missions d'intérêt général dans les établissements de santé » - novembre 2009.
* 20 Rapport 2009 au Parlement sur les missions d'intérêt général et l'aide à la contractualisation des établissements de santé.
* 21 Rapport 2010 au Parlement sur les missions d'intérêt général et l'aide à la contractualisation des établissements de santé.
* 22 Ont en effet été exclues des rééquilibrages géographiques : les MIG à caractère national (comme celles destinées à financer les centres nationaux de référence), les MIG à caractère interrégional (par exemple, les centres antipoison). Ont également été exclues les MIG financées sur les crédits non reconductibles à la suite d'appels à projets ainsi que celles sur lesquelles des travaux spécifiques sont menés par ailleurs (comme les actes hors nomenclature).