C. UNE NÉCESSAIRE ÉVOLUTION DES MÉTIERS DE LA SANTÉ
1. Les modalités actuelles de répartition des compétences : une hiérarchie rigide et inadaptée aux défis du système de santé
Les compétences en matière de soins sont réparties entre les professionnels de santé selon une hiérarchie au sein de laquelle trois niveaux peuvent être schématiquement distingués 3 ( * ) .
Parmi les professions médicales reconnues par le code de la santé publique, les médecins disposent seuls d'une habilitation générale et monopolistique à intervenir sur le corps d'autrui . La répartition des tâches entre les différents professionnels de santé s'articule ainsi autour du principe du monopole médical , qui constitue une exception au principe de protection de l'intégrité corporelle encadré par le droit pénal. En application de l'article 70 du code de déontologie médicale (article R. 4127-70 du code de la santé publique), le diplôme de médecin habilite son titulaire à pratiquer « tous les actes de diagnostic, de prévention et de traitement », dans la limite de ses connaissances, de son expérience et des moyens dont il dispose, tandis que l'article L. 4161-1 du même code prévoit la sanction de l'exercice illégal de la médecine.
Les odontologistes et les sages-femmes , qui constituent également des professions médicales au sens du code de la santé publique, se voient quant à eux reconnaître une habilitation spécialisée à intervenir sur le corps d'autrui. Leur champ de compétence est ainsi limité (articles R. 3127-313 et R. 4127-204 du même code), sous réserve de l'obligation déontologique qui leur est faite d'intervenir en cas d'urgence pour accomplir des actes incombant en principe aux seuls médecins.
Les professions paramédicales ou auxiliaires médicaux , enfin, ne peuvent accomplir que les seuls actes figurant sur une liste préétablie - en dehors cependant des situations d'urgence. L'exercice de ces professions s'effectue en dérogation à l'exercice illégal de la médecine, le plus souvent dans le cadre de décrets de compétence autorisant l'accomplissement de certains actes et précisant le champ de responsabilité.
Certains de ces métiers sont cités par le code de la santé publique : il s'agit des infirmiers, des masseurs-kinésithérapeutes, des pédicures-podologues, des ergothérapeutes, des psychomotriciens, des orthophonistes, des orthoptistes, des manipulateurs d'électroradiologie médicale, de techniciens de laboratoire médical, des audioprothésistes, des opticiens-lunetiers, des prothésistes et orthésistes, des diététiciens, des aides-soignants, des auxiliaires de puériculture et des ambulanciers. Il faut y ajouter les infirmiers spécialisés en anesthésie (infirmiers anesthésistes diplômés d'Etat - IADE), les infirmiers de bloc opératoire (IBODE) et les infirmiers en puériculture.
La qualité des soins dispensés est garantie par un niveau de formation initiale adapté à chacune de ces professions . Tandis que les médecins poursuivent leurs études pendant 9 à 11 ans après l'obtention du baccalauréat, les sages-femmes sont diplômées au terme d'un cursus de 5 ans ; les auxiliaires médicaux sont quant à eux formés pendant 2 à 3 ans. Outre leur durée, ces formations diffèrent également quant à leur nature et à leur contenu : alors que certaines professions sont diplômées au terme d'un enseignement universitaire comportant une dose importante de formation par la recherche, d'autres reçoivent un enseignement principalement professionnel.
Les qualifications intermédiaires se trouvent de ce fait pratiquement absentes de cette organisation. Parmi les professions paramédicales, il n'existe que très peu de métiers de santé dont le niveau de compétences requis est sanctionné par un niveau d'études de cinq ans après le baccalauréat : il s'agit des infirmiers spécialisés en anesthésie et en chirurgie, dont le diplôme d'État est équivalent à un grade de niveau master. Il existe donc un vide dans la chaîne des compétences en matière de soins, qui conduit les médecins à endosser des compétences qui ne nécessiteraient pas un niveau de formation aussi élevé.
Le rapport conjointement présenté en janvier 2011 par Laurent Hénart, député de Meurthe-et-Moselle, Yvon Berland, professeur de médecine et président de l'Université Aix-Marseille II, et Danielle Cadet, coordinatrice générale des soins à l'AP-HP 4 ( * ) , relevait que « [cette organisation] pourrait se révéler moins performante face aux défis du futur , qui sont d'un ordre différent ». Le système de soins doit en effet faire face au développement des pathologies liées au vieillissement et des maladies chroniques, ainsi qu'à la permanence des défis que représentent le cancer et la santé mentale, qui nécessitent « de nouvelles prises en charge plus graduées et mieux coordonnées entre la ville et l'hôpital ».
La détermination de périmètres d'exercice différents strictement délimités, dans le cas des professions paramédicales, par des décrets de compétence et reposant principalement sur l'importance de la formation initiale, apparaît en effet rigide et cloisonnée à l'excès au regard de ces nouveaux enjeux - sans compter qu'elle peut parfois apparaître obsolète au regard de la réalité des pratiques.
Dans ce contexte, plusieurs pistes peuvent être envisagées pour faire évoluer la prise en charge des malades vers davantage de continuité et de coordination. Si certains exemples étrangers peuvent constituer des sources d'inspiration à ce titre, il faut cependant constater qu'aucun de ces exemples ne saurait constituer un modèle indiscutable et immédiatement transposable. La diversité des métiers de la santé et de leur organisation hiérarchique constatée dans les différents pays de l'OCDE tend au contraire à montrer que plusieurs modes de répartition des compétences et d'encadrement des pratiques peuvent se révéler efficaces. Ainsi, les aménagements à envisager doivent pouvoir tenir compte des éléments hérités de la structuration historique des professions de santé, qui participent de la richesse et de la performance du système français.
|
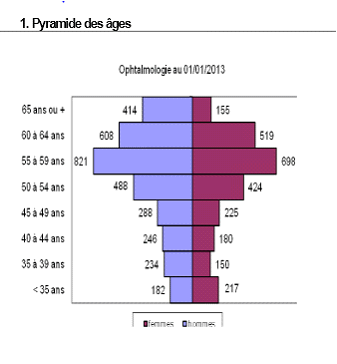
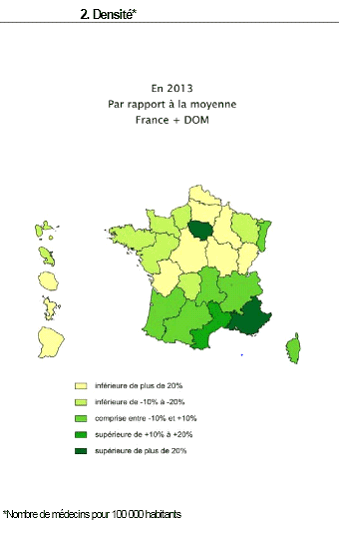
La filière visuelle : des compétences éclatées, une organisation à clarifier Les compétences en matière de santé oculaire et visuelle font l'objet d'une répartition particulièrement complexe entre : - les médecins spécialistes en ophtalmologie , qui disposent d'une compétence générale d'intervention au terme d'une formation d'une durée de 10 ans ; - les orthoptistes , professionnels de santé reconnus par le code de la santé publique, qui bénéficient d'une formation d'une durée de 3 ans dans les facultés de médecine, sanctionnée par un certificat de capacité d'orthoptiste. Ils assurent le dépistage, la rééducation, la réadaptation et l'exploration fonctionnelle des troubles de la vision , et peuvent coter les actes ainsi réalisés. Ils peuvent également, sous la responsabilité d'un médecin, réaliser diverses techniques d'imagerie du fond d'oeil, les électrorétinogrammes, les OCT et les échographies ; - les optométristes , dont la profession n'est pas à l'heure actuelle reconnue par les textes. La qualité d'optométriste s'acquiert après un double cursus comprenant l'obtention du BTS opticien-lunetier (2 ans) puis d'un master biologie santé, spécialité sciences de la vision (3 ans de la licence au master 2) dans une faculté de sciences, sanctionné par un diplôme d'État délivré par le ministère de l'éducation. Selon les informations fournies à vos rapporteurs, on dénombrerait environ 2 000 titulaires de cette formation de niveau master. La profession telle qu'elle existe actuellement en France, formée dans les facultés de sciences et non de médecine, est compétente sur la seule partie fonctionnelle de la vision , et non sur le dépistage pathologique. A l'heure actuelle, les actes pratiqués ne peuvent l'être que sous le contrôle d'un médecin et ne font pas l'objet d'une cotation dans la nomenclature générale des actes professionnels (NGAP). De ce fait, les optométristes sont soit salariés au sein de cabinets ou de services d'ophtalmologie, où ils effectuent le plus souvent des examens préparatoires à la consultation médicale, soit, pour la majorité d'entre eux, opticiens-optométristes ; - les opticiens , titulaires du BTS opticien-lunetier au terme d'un cursus de deux ans, avec la possibilité d'opter pour une licence professionnelle permettant d'acquérir une compétence particulière en réfraction, contactologie, basse vision ou pathologie. Il est à noter qu'en application de l'article L. 4362-10 du code de la santé publique, les opticiens sont depuis 2006 autorisés à adapter une prescription médicale de verres correcteurs datant de moins de 3 ans, dans le cadre d'un renouvellement, pour les personnes âgées de plus de 16 ans. Dans un contexte de difficultés croissantes d'accès aux soins d'ophtalmologie dans plusieurs régions, et alors que les jeunes professionnels formés en orthoptie et en optométrie aspirent à davantage de reconnaissance, l'organisation de la filière doit impérativement être clarifiée . La filière visuelle fait face à un important problème démographique . Certaines régions souffrent d'un manque criant de professionnels - notamment en secteur 1 - et il arrive que les délais de rendez-vous atteignent 18 mois, pour un délai moyen de 4 à 8 mois.
Cette situation pose la question de l'accès aux soins,
alors que le vieillissement de la population devrait mécaniquement
entraîner une augmentation des pathologies oculaires liées
à l'âge (glaucome, rétinopathie diabétique,
dégénérescence maculaire...).
Pyramide des âges des médecins ophtalmologistes au 1 er janvier 2013
Densité des médecins ophtalmologistes
en 2013
Plusieurs systèmes de santé étrangers offrent l'exemple d'une organisation différente. Au Royaume-Uni, aux Pays-Bas ou encore au Canada, les médecins spécialistes en ophtalmologie sont très peu nombreux et leur activité est concentrée sur les cas pathologiques et la chirurgie. La mesure de la réfraction et plusieurs examens de dépistage relèvent en revanche des orthoptistes ou optométristes, dont la compétence varie selon les pays.
Un exemple encourageant de coopération entre médecin-ophtalmologiste et orthoptistes dans la région Nord-Pas-de-Calais Lors de leur déplacement à l'ARS du Nord-Pas-de-Calais, vos rapporteurs ont rencontré un médecin ophtalmologiste dont une partie de l'activité est organisée en coopération avec des orthoptistes, au sein d'un centre médical pratiquant tous les actes d'ophtalmologie (traitement du glaucome, de la DMLA...), à l'exception des actes chirurgicaux. Dans ce cadre, les patients sont tout d'abord reçus par un orthoptiste pour un premier examen approfondi de 30 minutes comprenant la réalisation de mesures à l'autoréfractomètre, de la tonométrie à air pulsé sans contact, d'un bilan orthoptique moteur et sensoriel, la mesure de la réfraction subjective et objective, la kératométrie, la prise de photos non mydriatiques du fond de l'oeil, l'examen par OCT des fibres visuelles et de l'épaisseur maculaire, un examen du champ visuel automatisé et manuel et de la vision des couleurs. Ce premier examen, qui permet d'effectuer un dépistage de certaines affections ophtalmologiques, permet de faire gagner un temps précieux pour l'examen pratiqué dans un second temps, si nécessaire, par le médecin . Celui-ci peut ainsi recevoir 5 à 6 patients par heure et concentrer son attention sur les cas pathologiques. Les patients se déclarent très satisfaits de ce mode de fonctionnement, et notamment du temps qui leur est consacré par l'orthoptiste. Le développement et la pérennité de cette forme de coopération sont cependant limités par les modalités de son financement . Dans certains cas, les actes effectivement pratiqués par l'orthoptiste ne correspondent à aucune cotation de l'assurance maladie. Alors que l'examen classiquement pratiqué dans ce cadre comprend à la fois un examen de la réfraction et un dépistage de certaines pathologies, il est ainsi nécessaire de recourir à l'indication « bilan orthoptique », dont la sincérité n'est que partiellement satisfaisante. Ainsi que le médecin auditionné par vos rapporteurs l'a relevé, la nomenclature générale des actes professionnels comprend très peu d'actes orthoptiques, la liste de ceux-ci n'ayant pas évolué en même temps que le décret de compétences de la profession en 2007. De ce fait, la nomenclature ne reflète pas nécessairement la réalité des actes pratiqués . Cette situation est problématique quant à la rémunération des professionnels libéraux , d'autant que leur activité nécessite l'achat d'un matériel très coûteux, qui représenterait environ un an de rémunération. Il est à noter qu'il existe plusieurs exemples de fonctionnement coopératif avec des optométristes, tant en secteur hospitalier qu'en cabinet libéral, dans lesquels le salariat permet de lever ces problèmes. Vos rapporteurs ont également eu connaissance d'un protocole autorisé par l'ARS de Bourgogne entre un médecin et un orthoptiste libéral portant sur la prise de clichés à distance à l'aide d'un rétinographe non mydriatique et la dilatation mydriatique. |
2. Vers de nouvelles professions intermédiaires ?
a) Renforcer les métiers socles, définir des professions d'expertise
Plusieurs évolutions pourraient permettre de favoriser une meilleure graduation de la prise en charge en fonction de la situation de chaque malade, sans recourir systématiquement à des compétences trop élevées et en permettant à chaque professionnel de santé de se recentrer sur son coeur de métier. Ces propositions, notamment soutenues devant vos rapporteurs par le Professeur Yvon Berland et présentées dans le rapport relatif aux métiers de santé de niveau intermédiaire de janvier 2011, peuvent être envisagées à court et moyen terme.
Dans un premier temps, il doit être rapidement procédé à une remise à plat des compétences dévolues aux professions actuellement existantes, dénommées métiers socles . La réflexion, qui devra associer l'ensemble des parties prenantes, permettra de stabiliser les contours de ces métiers tout en procédant, le cas échéant, à quelques ajustements permettant d'assurer la sécurité juridique de certaines pratiques constatées sur le terrain et que l'état des textes ne prendrait pas en compte. Il s'agira d'opérer une simple actualisation du périmètre des compétences reconnues à chaque profession de santé, sans pour autant procéder à de larges transferts de compétences entre les métiers déjà existants.
|
Reconnaître un véritable statut aux radiophysiciens Apparu dans les années 1950 en France, le métier de radiophysicien médical consiste à appliquer des connaissances en sciences physiques dans le domaine médical, notamment s'agissant de l'utilisation de rayonnements ionisants . Les radiophysiciens, spécifiquement compétents quant à la maîtrise de la dose délivrée par ces rayonnements, interviennent dans les pratiques radiologiques médicales (radiothérapie, médecine nucléaire thérapeutique, radiodiagnostic, radiologie interventionnelle...) afin de garantir la qualité et la sécurité des soins. Ils interviennent également sur les questions liées à la métrologie des rayonnements, au calcul prévisionnel des traitements, au contrôle qualité des équipements et à la mise en oeuvre des mesures de radioprotection. Plusieurs dispositions prévoient les modalités de l'intervention des personnes spécialisées en radiophysique médicale dans le système de soins : - l'article L. 1333-11 prévoit que « les radiophysiciens employés par des établissements publics de santé sont des agents non titulaires de ces établissements. Les dispositions particulières qui leur sont applicables compte tenu du caractère spécifique de leur activité sont fixées par voie réglementaire ». - l'article R. 1333-60 transpose les dispositions de la directive européenne Euratom du 30 juin 1997 5 ( * ) ; - ce dispositif est complété par deux arrêtés du 19 novembre 2004 6 ( * ) et du 6 décembre 2011 7 ( * ) .
Vos rapporteurs estiment indispensable de clarifier cette situation. La société française de radiothérapie oncologique (SFRO) s'est d'ailleurs déjà prononcée en ce sens dans son livre blanc de mars 2013 8 ( * ) . Celui-ci indiquait en effet que si le législateur n'avait pas dans un premier temps jugé opportun d'intégrer les physiciens médicaux parmi les professions de santé, « au regard de l'évolution de la profession, de son implication directe dans des actes de soins, de son rôle dans la formation des professions de santé et de ses besoins en formation continue comme en évaluation des pratiques, [...] les physiciens médicaux devraient être reconnus comme profession de santé . Ils bénéficieraient à ce titre du dispositif de développement professionnel continu mis en place pour l'ensemble de ces professions, et particulièrement nécessaire vue l'évolution rapide des techniques ». |
Dans un second temps, il pourra être envisagé d'insérer dans la chaîne des professions de santé le maillon manquant que constituent les professions intermédiaires . Ces professions nouvelles correspondraient à une élévation du niveau de compétence des professions socles vers une pratique avancée , sur le fondement d'une formation de niveau master. Certaines de ces professions pourraient être définies sur le modèle de professions existant à l'étranger telles que les infirmiers cliniciens, les physician assistants ou encore les optométristes.
|
Les pratiques infirmières avancées dans les systèmes de santé étrangers Plusieurs expériences de pratiques infirmières avancées - définies par le Conseil national des infirmières (CII) comme un élargissement de la pratique de base, modulée selon le pays et le contexte, et qui requiert généralement un diplôme de niveau maîtrise - ont été menées à l'étranger depuis plusieurs années. Selon une étude de l'OCDE de 2010 9 ( * ) , menée dans 12 pays (Australie, Belgique, Canada, Chypre, États-Unis, Finlande, France, Irlande, Japon, Pologne, République Tchèque, Royaume-Uni), elles ont globalement donné satisfaction et permis d'améliorer sensiblement la qualité des soins. Au Canada et aux Etats-Unis, plusieurs catégories professionnelles d'infirmières en pratiques avancées ( nurse practicioner ou clinical nurse specialist ) ont été reconnues dès les années 1960. Des formes diverses de collaboration entre médecins et infirmières sont mises en oeuvre au Royaume-Uni (avec des spécialistes cliniques, des consultations infirmières de première ligne ou des infirmières assurant le suivi de maladies chroniques) et en Finlande depuis plusieurs années. L'Australie et l'Irlande se sont également plus récemment engagées dans la voie de la création de postes d'infirmières en pratique avancée, notamment par le biais d'une adaptation de la formation. A Chypre, des pratiques avancées ont été mises en place dans plusieurs spécialités (diabétologie, psychiatrie, soins généraux). Dans d'autres pays développés, il existe fréquemment des pratiques infirmières avancées non officiellement reconnues . Dans l'ensemble des 12 pays sur lesquels porte l'étude, les infirmiers en pratiques avancées représentent une faible part de la population infirmière totale. Parmi les raisons justifiant la création de telles professions intermédiaires, les auteurs de l'étude ont notamment recensé la nécessité de pallier une pénurie de médecins, l'amélioration de l'accès aux soins, l'amélioration de la qualité des soins, la limitation de l'augmentation des coûts de santé, l'amélioration des perspectives de carrière des personnels infirmiers. L'étude relève que la mise en oeuvre des pratiques avancées a eu des effets globalement positifs sur la qualité des soins : amélioration de l'accès aux soins, qualité des soins identique lorsqu'ils sont assurés par des médecins ou des infirmières ayant reçu une formation appropriée (lorsqu'il s'agit de soins simples tel que le suivi de routine d'une maladie chronique stabilisée), taux élevé de satisfaction des patients (notamment en raison du temps consacré à chaque patient par les infirmiers). Elle conclut notamment que, bien qu'il soit difficile de tirer un enseignement général de ces pratiques, dans la mesure où chacun des pays étudiés présente un contexte différent et où, même dans les pays qui les mettent en oeuvre, les pratiques avancées restent minoritaires par rapport au nombre total d'infirmières, « le recours aux pratiques infirmières avancées est très utile pour améliorer l'accès de la population aux soins primaires ». |
Une telle évolution permettrait d'introduire le niveau d'expertise qui manque aujourd'hui à la répartition des compétences entre les différents professionnels de santé. Ce niveau d'expertise serait accessible à la fois par la voie de la formation initiale et par celle de la formation continue, ce qui contribuerait à fluidifier et à valoriser l'évolution des parcours professionnels des professions socles.
|
Professions médicales Médecins : habilitation générale à intervenir sur le corps d'autrui Sages-femmes et chirurgiens-dentistes : habilitation spécialisée Formation : 5 à 11 ans après le baccalauréat |
|
|
Professions d'expertise Pratiques avancées : infirmiers cliniciens, IADE, IBODE... Formation de niveau master |
|
|
Métiers socles Professions paramédicales et auxiliaires de santé Formation de niveau licence |
Une telle ambition ne pourra être menée à bien qu'à condition que les contours de ces métiers intermédiaires fassent l'objet d'une définition prospective en amont , à partir des besoins identifiés du système de santé et des complémentarités à instaurer entre les différentes professions de santé . Il faut en effet à tout prix éviter que les travers du système actuel ne se trouvent purement et simplement reproduits dans une nouvelle organisation qui ne différerait de l'ancienne que par un niveau de complexité supplémentaire, et que les nouveaux professionnels ainsi formés ne puissent être en situation d'occuper un emploi correspondant à leur qualification. Surtout, il s'agit bien de garantir au patient les conditions d'une prise en charge globale et graduée, et non de multiplier inutilement le nombre de ses interlocuteurs.
Afin d'assurer la continuité des soins entre les différents professionnels de santé, une nouvelle répartition des compétences implique par ailleurs qu' un véritable partage des données de santé relatives à chaque patient puisse être mis en oeuvre. Le dossier médical personnel (DMP), qui pourrait comprendre plusieurs volets retraçant la synthèse de chaque professionnel de santé intervenant dans le parcours de soins, constituerait naturellement le véhicule privilégié de ce partage.
Vos rapporteurs soulignent qu'en tout état de cause, une telle évolution de l'organisation du système de soins ne pourra se faire sans une réelle volonté politique. Le rapport de l'OCDE précité pointait que « dans tous les pays où les infirmières assument maintenant des rôles plus avancés, il a fallu que les gouvernements facilitent et soutiennent le processus de nombreuses manières », notamment en mobilisant l'ensemble des parties concernées, en adaptant le cadre légal et réglementaire, en mettant en place des incitations financières pour que des postes d'infirmiers en pratique avancée soient créés, et en finançant des programmes de formation adaptés. Ils notent avec satisfaction que la position exprimée par la ministre des affaires sociales et de la santé le 23 septembre dernier, lors de la présentation de la stratégie nationale de santé, semble aller dans ce sens : celle-ci a en effet déclaré que « demain, nous développerons les pratiques avancées, à partir d'un métier socle , et nous accélérerons la délégation de tâches, ainsi que la création de nouveaux métiers, par exemple d'infirmier clinicien. Dès 2014, mes services, en lien avec ceux de [la ministre de l'enseignement supérieur et de la recherche], travailleront avec les professionnels de santé pour identifier ces pratiques avancées et ces nouveaux métiers ».
b) Rénover la formation initiale et continue des professionnels de santé
La création de nouvelles professions de santé intermédiaires devra nécessairement aller de pair avec une adaptation de l'offre de formation initiale . Celle-ci devra permettre aux nouveaux professionnels d'acquérir les connaissances nécessaires à la mise en oeuvre du nouveau référentiel de compétences préalablement défini, afin de garantir la qualité des soins dispensés aux patients.
Plusieurs initiatives intéressantes ont d'ores et déjà été lancées en ce sens. Un master en « Sciences cliniques infirmières » cohabilité entre l'Ecole des hautes études en santé publique et l'Université d'Aix-Marseille est accessible en formation initiale comme en formation continue, avec trois spécialités qualifiantes au choix (infirmier de pratiques avancées en gérontologie, infirmier de pratiques avancées en cancérologie, ou infirmier coordinateur de parcours complexes de soins). Une formation du même type est proposée par l'Université de Versailles Saint-Quentin-en-Yvelines, avec également trois spécialités possibles (spécialiste clinique en psychiatrie et santé mentale, en maladies chroniques et dépendance - hors cancérologie -, en douleur et soins palliatifs.
A l'heure actuelle, les diplômes sanctionnant ces formations de niveau master ne constituent cependant que des diplômes universitaires et ne sont pas reconnus comme diplôme d'exercice, dans la mesure où aucune profession reconnue par l'état des textes ne correspond à une telle formation en pratique avancée. Les lauréats de ces formations peuvent cependant accéder à quelques débouchés dans certains établissements privés.
Il est par ailleurs indispensable de renforcer et de développer la formation continue de l'ensemble des professionnels de santé , dans un contexte où les connaissances et les techniques médicales évoluent très vite et alors que l'hyperspécialisation des disciplines, notamment en oncologie, pose un véritable défi.
Une telle rénovation de l'offre de formation suppose que s'établisse un véritable dialogue entre le monde universitaire et les praticiens de la santé . Celui-ci a souvent été difficile, ainsi que le relève le rapport précité relatif aux métiers en santé de niveau intermédiaire à propos de la réingénierie des formations liée à l'inscription des diplômes dans le cadre du processus LMD : « faute certainement d'une clarification de leurs rôles respectifs et d'un véritable travail en commun sur la question, les deux ministères (Santé et Enseignement supérieur) peinent à faire connaître une ligne visible à l'ensemble des acteurs concernés ». La présence d'un représentant du monde de la formation au sein du Haut conseil des professions paramédicales pourrait par ailleurs permettre de renforcer ces échanges.
3. Vers des missions de santé ?
a) De l'exercice réglementé à la mission de santé
L'exercice des professions paramédicales est juridiquement borné par une liste limitative d'actes figurant le plus souvent dans un décret de compétence.
Cet encadrement juridique par un référentiel de tâches présente l'avantage de garantir la qualité des soins par l'identification précise des professionnels de santé aptes à les réaliser, au terme d'une formation sanctionnée par un diplôme d'exercice. Il permet également de protéger et de stabiliser les compétences reconnues aux différentes professions de santé. De ce fait, il ne semble pas opportun de revenir aujourd'hui sur le principe du décret de compétence pour les métiers socles .
Ce système se révèle cependant rigide à l'excès lorsqu'il s'agit de faire évoluer les contours de ces compétences, dans la mesure où toute modification doit nécessairement passer par l'adoption d'un nouveau décret ou d'un texte législatif. S'il est vrai que des modifications non négligeables du périmètre de compétence de certaines professions paramédicales ont été effectuées au cours des dernières années, avec par exemple la possibilité reconnue aux infirmiers de prescrire le renouvellement de médicaments contraceptifs oraux (article L. 4311-1 du code de la santé publique) ou encore aux opticiens d'adapter les prescriptions de verres correcteurs datant de moins de trois ans dans le cadre d'un renouvellement (article L. 4362-10 du même code), ces évolutions demeurent limitées.
Il en résulte une certaine inertie de l'organisation des compétences en matière de santé . Se pose dès lors la question de la plasticité et de l'adaptabilité de l'offre de soins , notamment face à l'évolution constante des pratiques médicales, à la rapidité des évolutions technologiques et aux attentes des patients.
Les expérimentations réussies menées dans le cadre de l'article 51 ont montré que certains professionnels de santé, au premier rang desquels les infirmiers, souhaitaient se voir reconnaître davantage d'autonomie dans le cadre d'une mission plus globale de prise en charge des patients . Pour plusieurs pathologies chroniques telles que le diabète, la maladie d'Alzheimer ou encore la broncho-pneumopathie, une forme de consultation infirmière - strictement encadrée - a ainsi été mise en place avec succès dans plusieurs régions. Auditionnés par vos rapporteurs, les représentants de la profession infirmière ont estimé que la mise en place de protocoles d'encadrement, comprenant notamment des arbres décisionnels, pourrait permettre d'accroître l'autonomie des professionnels infirmiers tout en garantissant la qualité des soins et la sécurité des patients, et de valoriser ainsi la pratique infirmière.
Cette aspiration semble cependant difficilement compatible avec le cadre contraignant des décrets de compétences.
Partant de ce constat, vos rapporteurs estiment que la définition juridique du périmètre des compétences attribuées aux nouvelles professions d'expertise pourrait, pour les professionnels qui le souhaitent, prendre la forme de missions . Ces nouveaux métiers pourraient ainsi, s'ils décident d'opter pour cette faculté, bénéficier d'un cadre plus souple, plus responsabilisant et mieux adapté à une prise en charge intermédiaire des patients (recouvrant notamment des missions de suivi, de surveillance, d'adaptation éventuelle de prescriptions avec un encadrement décisionnel strict, de conseil).
L'étude de l'OCDE précitée sur les pratiques infirmières avancées soulignait en ce sens qu'en France, « tout changement du champ de pratique des infirmières exige des modifications législatives, soulevant souvent des questions sensibles. Une définition plus générale du champ de pratique des différentes professions, par exemple en termes de « missions » générales plutôt que de tâches ou actes spécifiques, pourrait apporter une plus grande flexibilité pour adapter les rôles des infirmières aux besoins locaux ».
b) Faire évoluer le mode de rémunération des professions de santé
La définition de missions de santé suppose que soit repensé le mode de rémunération des professionnels de santé. Les expérimentations menées en matière de coopérations ont permis de constater que la rémunération à l'acte constitue un frein majeur à l'évolution de la répartition des tâches . Les initiatives les plus pérennes en la matière sont d'ailleurs favorisées dans les structures fonctionnant sur un modèle salarial, qui permet de rémunérer les professionnels délégataires de certaines tâches même en l'absence d'acte spécifiquement reconnu dans la nomenclature (protocole ASALEE). Selon les informations transmises à vos rapporteurs, un seul tarif spécifique permettant de rémunérer directement le délégataire d'une tâche faisant l'objet d'une coopération a été créé à ce jour, en rétinopathie. Si l'expérimentation des nouveaux modes de rémunération (NMR), mise en place par la loi de financement de la sécurité sociale pour 2008, a été positive et permet de penser un nouveau mode de financement des équipes, elle est cependant restée limitée et la question de sa pérennité demeure posée.
Cette question doit dès lors faire l'objet d'une réflexion approfondie dans la mesure où elle déterminera l'acceptabilité des pistes de réforme proposées.
Vos rapporteurs rappellent que l'évolution de l'organisation des compétences n'a pas pour objectif une diminution des dépenses de santé, mais la satisfaction supérieure des professionnels et des patients ainsi que l'élévation de la qualité des soins. A la reconnaissance de nouvelles compétences aux professions paramédicales doit nécessairement être associée une reconnaissance financière . Il est permis de penser, en sens inverse, que le report du temps médical rendu disponible sur une demande de soins aujourd'hui non satisfaite permettrait de neutraliser une éventuelle perte de revenus pour les médecins.
Ce principe étant posé, il apparaît indispensable de s'engager plus résolument dans la voie d'une diversification du mode de rémunération des professionnels de santé . Celle-ci devrait permettre d' accorder une juste reconnaissance financière au travail des équipes soignantes , qui ignore souvent les strictes frontières des actes reconnus par la nomenclature des actes professionnels. Une réflexion doit également être engagée sur les actes non actuellement identifiés en tant que tels dans la classification des actes médicaux, mais qui sont indispensables à la qualité des soins . Il peut s'agir, par exemple, de répondre aux questions d'un patient au téléphone entre deux rendez-vous ou encore d'effectuer les tâches administratives et managériales nécessaires au bon fonctionnement d'une équipe de professionnels.
En tout état de cause, toute évolution devra nécessairement passer par une négociation interprofessionnelle sous l'égide du ministère de la santé.
* 3 Cette présentation n'inclut pas les professions de la pharmacie, parmi lesquelles les pharmaciens disposent d'une habilitation monopolistique sur la vente de médicaments, tandis que les préparateurs en pharmaciens exercent leurs compétences sous leur contrôle.
* 4 L. Hénart, Y. Berland, D. Cadet, Rapport relatif aux métiers en santé de niveau intermédiaire, Professionnels d'aujourd'hui et nouveaux métiers : des pistes pour avancer, janvier 2011.
* 5 Directive 97/43/Euratom du Conseil du 30 juin 1997 relative à la protection sanitaire des personnes contre les dangers des rayonnements ionisants lors d'expositions à des fins médicales.
* 6 Arrêté du 19 novembre 2004 relatif à la formation, aux missions et aux conditions d'intervention de la personne spécialisée en radiophysique médicale.
* 7 Arrêté du 6 décembre 2011 relatif à la formation et aux missions de la personne spécialisée en radiophysique médicale et à la reconnaissance des qualifications professionnelles des ressortissants étrangers pour l'exercice de ces missions en France
* 8 Société française de radiothérapie oncologique, Livre blanc de la radiothérapie en France, Douze objectifs pour améliorer un des traitements majeurs du cancer, 2013.
* 9 M. Delamaire et G. Lafortune, Les pratiques infirmières avancées : une description et une évaluation des expériences dans 12 pays développés, OCDE (direction de l'emploi, du travail et des affaires sociales), 2010.