LISTE DES PRINCIPALES PROPOSITIONS
Proposition n° 1 : évaluer, deux ans après sa mise en oeuvre, l'article 2 de la loi du 24 juillet 2019 relatif à la généralisation obligatoire du stage en soins premiers en autonomie supervisée (Saspas) de six mois pour les étudiants de dernière année de médecine générale, prioritairement dans des zones sous-dotées pour étudier l'opportunité de concentrer ce dispositif, le cas échéant, uniquement sur ces zones.
Proposition n° 2 : recenser et évaluer enfin la diversité des dispositifs incitatifs à l'installation des professionnels de santé, en particulier les médecins, en supprimant les aides inopérantes, pour affecter, le cas échéant, les crédits ainsi libérés à l'augmentation des aides les plus efficaces ou à d'autres leviers de lutte contre les déserts médicaux.
Proposition n° 3 : engager au plus vite la négociation entre l'Assurance maladie et les médecins prévue par la loi du 24 juillet 2019 à l'initiative de la commission de l'aménagement du territoire et du développement durable pour « déterminer les conditions dans lesquelles les médecins participent à la réduction des inégalités territoriales dans l'accès aux soins ».
Proposition n° 4 : à défaut, mettre en oeuvre à moyen terme un système dit de conventionnement sélectif, afin de limiter les installations des médecins dans les zones sur-dotées selon un principe « une arrivée pour un départ ».
Proposition n° 5 : repenser l'organisation institutionnelle des agences régionales de santé (ARS) pour garantir une meilleure association des collectivités territoriales à la gouvernance de la politique de santé.
Proposition n° 6 : pour libérer du temps médical dans les territoires, prolonger les partages de compétences en autorisant un exercice plus autonome des professions paramédicales par l'assouplissement du régime des pratiques avancées.
Proposition n° 7 : envisager de nouvelles extensions législatives de compétences de certaines professions de santé, pour libérer du temps médical dans les territoires, sans porter atteinte à la sécurité des soins.
Proposition n° 8 : modifier l'avenant n° 6 à la Convention médicale pour garantir le remboursement sans condition par l'Assurance maladie des téléconsultations pour les patients résidant en zones sous-denses.
I. L'AGGRAVATION DES INÉGALITÉS TERRITORIALES D'ACCÈS AUX SOINS : UNE ATTEINTE AU PACTE RÉPUBLICAIN, DES CONSÉQUENCES NÉGATIVES SOUS-ESTIMÉES
A. LES DÉSERTS MÉDICAUX : SCANDALE DÉMOCRATIQUE ET RUPTURE D'ÉQUITÉ TERRITORIALE
1. Un fossé croissant entre le droit et la réalité
Le droit à la santé est un principe à valeur constitutionnelle. D'ailleurs, l'ensemble des familles politiques de notre pays ont consacré l'égal accès aux soins et la protection de la santé au plus haut niveau de l'ordonnancement juridique national depuis la fin de la Seconde Guerre mondiale.
Le Préambule de la Constitution de 1946, composante du bloc de constitutionnalité, proclame que la nation « garantit à tous, notamment à l'enfant, à la mère, aux vieux travailleurs, la protection de la santé, la sécurité matérielle, le repos et les loisirs ». Sur ce fondement, le Conseil constitutionnel a reconnu expressément le droit à la protection de la santé comme un objectif de valeur constitutionnelle 5 ( * ) . De même, l'article introductif du code de la santé publique mentionne la protection de la santé comme droit fondamental et garantit l'égal accès de chaque personne aux soins nécessités par son état de santé « par tous moyens disponibles au bénéfice de toute personne » 6 ( * ) . Le droit à la santé est également reconnu et protégé comme droit fondamental par plusieurs textes internationaux majeurs 7 ( * ) .
Gage de solidarité et de civisme, le droit à la santé est donc une composante essentielle du pacte républicain et découle des principes d'égalité et de fraternité.
Pourtant, depuis vingt ans, un écart croissant s'est créé entre le droit et le fait : vanté pour sa capacité à garantir à tous les citoyens un égal accès aux soins, le système de santé français n'a pas su empêcher le creusement des inégalités territoriales d'accès aux soins .
Qui plus est, ce constat connu et partagé de longue date n'a pas conduit à inverser la tendance : les mesures décidées par l'État, l'Assurance maladie et les collectivités territoriales pour inciter les médecins à s'installer dans les zones sous-denses, c'est-à-dire les zones caractérisées par une offre de soins insuffisante ou par des difficultés d'accès aux soins 8 ( * ) , n'ont pas permis d'inverser la situation , au point que notre pays se trouve aujourd'hui dans un état d'urgence sociale , qui pourrait, en cas d'inaction prolongée, se transformer en état d'urgence sanitaire.
Ainsi, les déserts médicaux s'incarnent à la fois dans un processus de dégradation de l'accès aux soins , qui s'additionne et augmente d'autres fragilités territoriales, mais aussi sous la forme d'une rupture dans l'accès aux soins .
La question du seuil de consultations nécessaire à la détermination du caractère acceptable des difficultés d'accès aux soins a abouti à la création de l'indicateur d'accessibilité potentielle localisée (APL) en 2012 par la Direction de la recherche, des études, de l'évaluation et des statistiques (DREES) du ministère des affaires sociales et de la santé et l'Institut de recherche et de documentation en économie de la santé (Irdes).
D'après cet indicateur, 8 % de la population a une accessibilité aux médecins inférieure au seuil défini de 2,5 consultations par an et par habitant, soit 5,2 millions de personnes, et 18 % de la population a une accessibilité aux médecins inférieure à 3 consultations par an et par habitant, sachant que l'accessibilité moyenne calculée à l'échelle nationale est de 4,11 consultations par an et par habitants et que 22 % des assurés du régime général ne consultent pas dans l'année. Au total, la DREES estime que « le quart des habitants les mieux dotés ont donc une accessibilité 1,5 fois meilleure que le quart des habitants les moins bien dotés » 9 ( * ) .
Ces difficultés d'accès se retrouvent également dans l'accès aux services d'urgences : en 2016, plus de 6 % de la population soit près de 4 millions de personnes , résidait à plus de 30 minutes d'un service d'urgences ou d'un service mobile d'urgence et de réanimation (SMUR) et 46 % des habitants des espaces ruraux isolés de l'influence des pôles urbains étaient concernés. S'agissant des pharmacies, même si le maillage apparaît très important notamment du fait d'une réglementation des installations d'officine élaborée dans un objectif d'aménagement du territoire, 2,5 % de la population soit environ 1,6 million de personnes réside à plus de 10 minutes de la pharmacie la plus proche.
Souvent, ces difficultés peuvent même se cumuler : 16 % de la population disposant d'un accès restreint aux médecins généralistes a également un faible accès aux urgences. Au total, 6 % de la population disposant d'un faible accès aux médecins généralistes cumule les trois difficultés considérées . Enfin, 0,5 % de la population française, représentant 300 000 personnes, habite dans une commune cumulant les trois difficultés d'accès aux médecins généralistes, aux urgences et SMUR et aux pharmacies. Cette situation est particulièrement visible dans les territoires ruraux et montagneux.
2. Les écarts de densité médicale se creusent et les délais d'attente pour accéder à un médecin augmentent malgré les efforts des collectivités territoriales pour attirer des médecins
L'étude des faits atteste que notre système de santé n'est pas à la hauteur de la promesse républicaine d'un égal accès aux soins et d'une répartition équitable des infrastructures et des professionnels de santé : en tenant compte du seul accès à un médecin généraliste, entre 9 et 12 % de la population française vit aujourd'hui dans un « désert médical », soit entre 6 et 8 millions de personnes.
Les inégalités territoriales constatées en matière de répartition des médecins libéraux tendent même à se creuser d'un département à l'autre, et d'une région à l'autre : les écarts de densité entre départements varient en moyenne de 1 à 3 pour les médecins généralistes. L'accès aux spécialistes est encore plus disparate, avec un rapport de 1 à 8 , et même de 1 à 24 pour les pédiatres.
Les inégalités sont encore plus fortes à l'échelle infra-départementale , entre différents bassins de vie. Certaines professions, comme les psychiatres par exemple, sont particulièrement concentrées dans les grandes agglomérations.
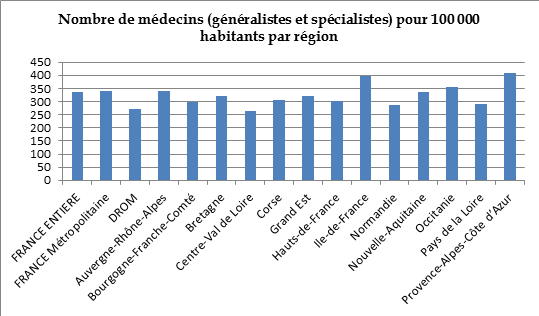
À titre d'exemple, Paris compte une densité de 610 médecins spécialistes pour 100 000 habitants contre 184 spécialistes en moyenne pour 100 000 habitants à l'échelle de la France entière, 80 dans l'Ain, 85 en Haute-Loire ou encore 78 dans la Meuse et à peine plus de 70 dans l'Eure.
Pour les médecins généralistes, les écarts vont de 248 médecins pour 100 000 habitants à Paris, à 48 à Mayotte, 114 en Mayenne, 122 dans la Nièvre ou encore 116 dans l'Yonne, avec une moyenne de 153 médecins généralistes pour 100 000 habitants à l'échelle de la France entière. Pour le seul département de l'Eure, la densité de médecins généralistes est passée de 101,2 médecins pour 100 000 habitants en 2011 à 95,9 en 2018.
Les régions les plus touchées par la pénurie de médecins, généralistes et spécialistes confondus, sont les Antilles-Guyane, la Corse, le Centre-Val de Loire, la Normandie, l'Auvergne-Rhône-Alpes, la Bourgogne-Franche-Comté et l'Île-de-France hors Paris.
À l'inverse, les plus fortes densités sont notées dans le Sud-Est de la France, l'arc atlantique, les départements urbains hospitalo-universitaires et les départements frontaliers de l'Est de l'Hexagone 10 ( * ) . Le graphique ci-après fait état des écarts de densité d'une région à l'autre.
Source : DRESS, 2018
Avec 270 médecins , généralistes et spécialistes confondus, pour 100 000 habitants contre 340 pour 100 000 habitants en métropole , les départements et régions d'outre-mer ( DROM ) sont particulièrement exposés aux inégalités territoriales d'accès aux soins, avec un écart particulièrement important concernant les médecins spécialistes (131 contre 187). Au sein des DROM, on constate une forte disparité entre territoires ; la situation est notablement dégradée à Mayotte qui compte deux fois moins de médecins spécialistes que les départements métropolitains les moins bien dotés, avec seulement 32 médecins spécialistes pour 100 000 habitants.
NOMBRE DE MÉDECINS (GÉNÉRALISTES
ET SPÉCIALISTES)
POUR 100 000 HABITANTS, EN FRANCE
MÉTROPOLITAINE ET DANS LES DROM
|
Ensemble des spécialités d'exercice |
Spécialistes |
Médecine générale |
|
|
FRANCE ENTIÈRE |
337,9 |
184,8 |
153 |
|
France métropolitaine |
340,1 |
186,6 |
153,5 |
|
DROM |
270,4 |
130,8 |
139,6 |
|
971 - Guadeloupe |
289,1 |
142,5 |
146,6 |
|
972 - Martinique |
291,1 |
150,2 |
140,9 |
|
973 - Guyane |
217,8 |
87,2 |
130,6 |
|
974 - La Réunion |
324,8 |
159,6 |
165,2 |
|
976 - Mayotte |
79,9 |
31,7 |
48,2 |
Source : DRESS, 2018
Si les inégalités territoriales de santé sont observées depuis longtemps, leur persistance représente une bombe à retardement , dans un contexte général de progression de l'espérance de vie et d'augmentation de la demande de soins du fait de la montée en puissance des maladies chroniques et face à l'enjeu de la dépendance.
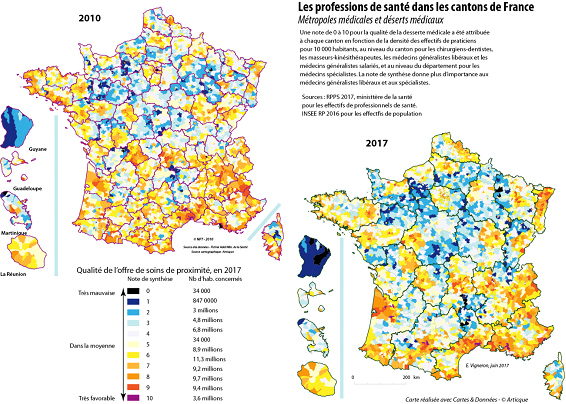
La carte des déserts médicaux épouse les dynamiques économiques et démographiques locales, marquant une opposition entre les centres urbains, à l'exception des petites centralités, et leurs périphéries urbaines et rurales : ce sont les mêmes territoires qui cumulent les difficultés, en matière de mobilité, d'accès au numérique et aux services publics.
Cette carte se superpose d'ailleurs à la localisation de deux des quatre groupes de population identifiés par l'Institut Montaigne dans son baromètre des territoires de février 2019 La France en morceaux , à savoir les Français dits « sur le fil » , regroupant 32 % de la population à titre principal dans les régions Hauts-de-France et Centre-Val de Loire et subissant particulièrement des difficultés en matière de mobilité sociale et économique et les Français dits « assignés » , qui regroupent le quart de la population métropolitaine principalement dans les régions Centre-Val de Loire, Grand Est et Occitanie et connaissent de grandes difficultés économiques et sociales.
En somme, la carte des déserts médicaux se rapproche fortement de la « carte des Gilets jaunes » établie par le géographe Hervé Le Bras 11 ( * ) , comme le notait la Gazette des communes en décembre 2018 12 ( * ) .
L'accès aux soins subit donc le même sort que de nombreux aspects de la vie socio-économique de notre pays, avec une métropolisation croissante des territoires , mise en évidence par les cartes proposées à la commission par le géographe Emmanuel Vigneron , spécialiste des questions de santé.
Source : Emmanuel Vigneron
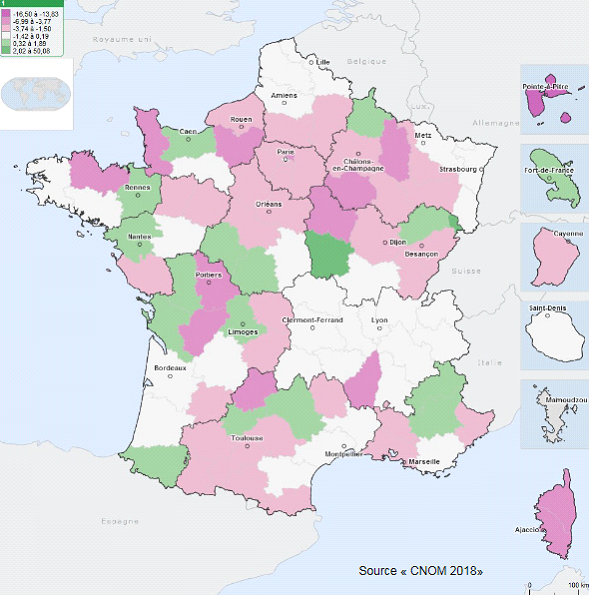
Au total, les écarts de densité entre régions et entre départements se creusent , comme l'illustre la carte ci-après extraite de l'Atlas national de la démographie médicale en France, réalisé annuellement par le Conseil national de l'Ordre des médecins (CNOM) 13 ( * ) .
Dans une analyse d'octobre 2019, la direction générale du Trésor du ministère de l'économie et des finances note que « les disparités entre territoires se sont accentuées ces dernières années . En 2016, il y avait en moyenne en métropole 284 médecins en activité régulière pour 100 000 habitants, l'Eure en comptabilisant 167 contre 678 pour Paris. Les disparités se sont accentuées sur la période 2007-2015, les effectifs de médecins diminuant dans les départements déjà relativement moins dotés (Nièvre, Creuse, Cher) et augmentant dans d'autres départements où la densité médicale dépassait déjà la moyenne nationale (Haute-Garonne, Hérault, Pyrénées-Atlantiques) » 14 ( * ) .
VARIATION DES DENSITÉS DE MÉDECINS, 2010-2018
(ACTIVITÉ RÉGULIÈRE - LIBÉRALE ET MIXTE)
Source : CNOM, Atlas de la démographie médicale
Sur le volet de l'accès aux soins, la situation française apparaît plus dégradée que dans d'autres pays de l'OCDE. Selon le Panorama de la santé 2019 réalisé par l'OCDE, la densité médicale dans les zones rurales françaises pour 1 000 habitants est plus faible que dans la moyenne des pays de l'OCDE soit 2,7 médecins pour 1 000 habitants des zones rurales en France contre 2,8 pour la moyenne de l'OCDE et notamment 3,8 médecins pour 1 000 habitants dans les zones rurales en Suède, ou encore 4,4 en Finlande. La différence est encore plus forte si l'on compare la densité de médecins pour 1 000 habitants dans les zones rurales françaises (2,7) à celle constatée dans les zones urbaines en France (3,9), dans la moyenne des pays de l'OCDE (4,3) ou encore en Suède (4,4).
La dégradation de l'accès aux soins dans les territoires est par ailleurs largement documentée par les services de l'État , via notamment diverses études de la DRESS. Ainsi, la part de la population résidant dans une commune sous-dense a augmenté entre 2012 et 2015 : au seuil de 2,5 consultations fixé 15 ( * ) par la DREES pour définir son indicateur d'accessibilité potentielle localisée (APL), elle est ainsi passée de 7,8 % à 8,6 % 16 ( * ) .
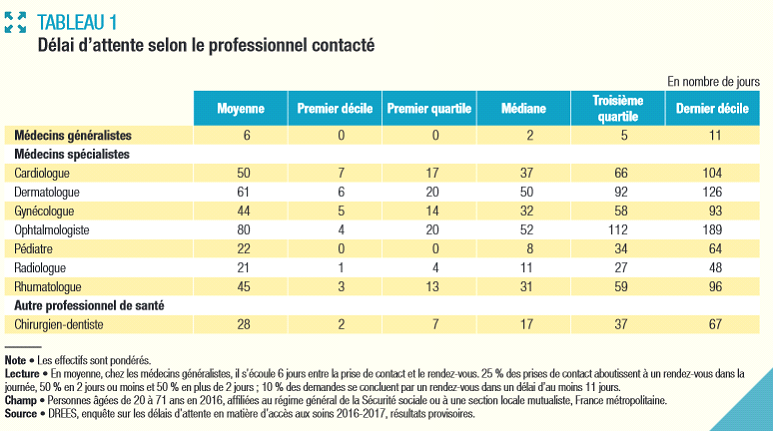
Conséquence directe du creusement des écarts de densité médicale, les délais d'attente pour accéder à un médecin sont en hausse . Selon une étude de la DRESS d'octobre 2018, pour les médecins généralistes « 6 jours s'écoulent en moyenne entre la prise de contact et le rendez-vous, tous motifs de demande confondus (symptômes, suivi régulier, renouvellement d'une ordonnance) ».
Pour accéder à certains spécialistes, les délais d'attente sont beaucoup plus importants : « 61 jours en dermatologie et 80 jours en ophtalmologie. Ils sont en moyenne de 3 semaines chez le pédiatre et le radiologue, 1 mois chez le chirurgien-dentiste, environ 1 mois et demi chez le gynécologue et le rhumatologue et 50 jours chez le cardiologue. [...] Chez l'ophtalmologiste, un quart des demandes de rendez-vous aboutissent dans les 20 jours, mais la moitié se matérialise plus de 50 jours après et un quart plus de 110 jours après. Le délai d'attente dépasse 189 jours dans 10 % des cas. Les disparités les plus marquées concernent les délais d'attente chez le radiologue : le troisième quartile (borne inférieure des 25 % des délais les plus longs) est 6,8 fois supérieur au premier quartile (borne supérieure des 25 % des délais les plus courts). Ce rapport interquartile est de 5,6 chez l'ophtalmologiste, 5,3 chez le chirurgien-dentiste, 4,6 chez le dermatologue et 3,9 chez le cardiologue » 17 ( * ) .
Le tableau ci-après reprend les principaux délais d'attente constatés selon le professionnel contacté. Ces éléments, émanant des services de l'État, témoignent que les politiques mises en place depuis dix ans n'ont pas permis d'enrayer ce phénomène.
DÉLAI D'ATTENTE SELON LE PROFESSIONNEL CONTACTÉ
Source : DRESS, 2018
En cas d'impossibilité d'accéder au médecin souhaité, la DREES relève par ailleurs que les Français ont tendance soit à s'orienter vers un autre professionnel (56 %), soit à renoncer à leur demande (32 %). Plus précisément, selon une étude menée auprès de 71 Caisses primaires d'assurance maladie par l'Observatoire des non-recours aux droits et aux services (Odenore), plus d'un quart des assurés interrogés dans les accueils de l'Assurance maladie seraient concernés par des situations de renoncement aux soins. Une initiative « plate-forme d'intervention départementale pour l'accès aux soins et à la santé » (PFIDAS) a été lancée à Paris et dans plusieurs départements, notamment dans l'Eure en avril 2018, à la suite d'une première expérimentation dans le Gard en 2014.
Un sondage réalisé par l'institut BVA 18 ( * ) atteste que plus de sept Français sur dix auraient renoncé au moins une fois à se soigner quelle que soit la raison et un tiers des Français pratiquent l'automédication, notamment dans la classe des 18-24 ans (45 %). La problématique est encore plus fréquente parmi les jeunes, les étudiants et les salariés de petites entreprises, qui sont des publics particulièrement exposés à des risques sociaux. Un tiers des Français déclarent également avoir déjà renoncé à se soigner par manque de moyens financiers , notamment les jeunes (30 %) et les personnes sans complémentaire santé (46 %).
Cette situation est d'autant plus incompréhensible que les constats sur les inégalités territoriales d'accès aux soins sont confirmés par différents services de l'État, ainsi que par la profession.
3. Des écarts moins marqués et en diminution pour les autres professions de santé
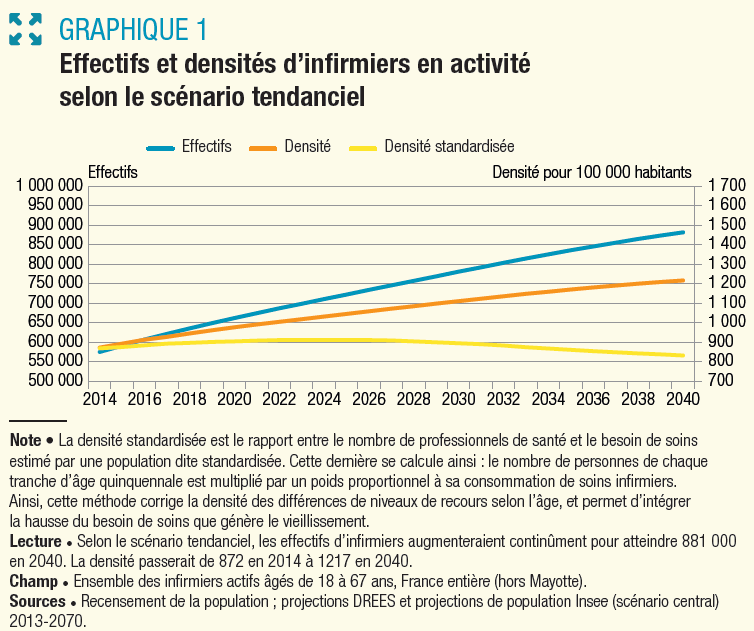
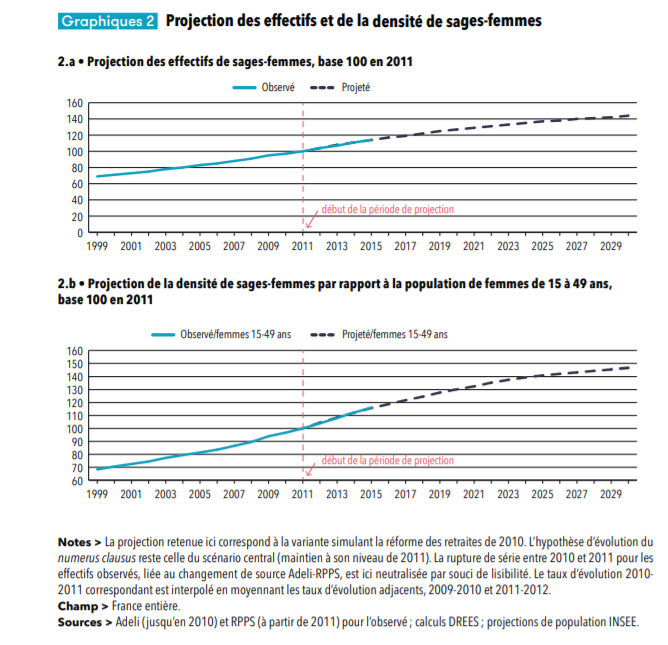
Par comparaison , les autres professions médicales et paramédicales sont en moyenne mieux réparties sur le territoire national. Tel est notamment le cas des sages-femmes (profession médicale) 19 ( * ) , des pharmaciens 20 ( * ) et des infirmiers (professions paramédicales) 21 ( * ) .
EFFECTIFS ET DENSITÉS D'INFIRMIERS EN
ACTIVITÉ
SELON LE SCENARIO TENDANCIEL
Source : DREES, 2018
Si la répartition de ces professionnels sur le territoire n'est pas uniforme , les disparités constatées sont amenées à se réduire progressivement sous l'effet combiné de deux déterminants :
- d'une part, l'évolution de la démographie de ces professions, particulièrement dynamique, qui contribue à accroître la densité de ces professions par rapport au reste de la population, comme l'illustrent les graphiques ci-après pour les sages-femmes et les infirmiers ;
Source : DREES, Portrait des professionnels de santé, 2016
- d'autre part, la mise en oeuvre de mesures de régulation des installations en libéral pour plusieurs professions de santé (infirmiers, sages-femmes, masseurs-kinésithérapeutes), qui permettent aux zones sous-dotées de capter une partie importante de la croissance des effectifs.
Notre système demeure très « médico-centré », en s'appuyant très largement sur le droit de prescription des médecins et en leur réservant l'exercice exclusif de nombreuses compétences. Aussi, la meilleure répartition des autres professions de santé sur le territoire ne compense pas suffisamment les importantes inégalités d' accès aux médecins, qui structurent l'offre de soins dans les territoires.
Le rôle pivot des médecins dans l'offre de soins peut enfin provoquer un « effet spirale », susceptible d'affecter les autres professions de santé. Le départ d'un médecin a en effet des conséquences sur l'activité d'une pharmacie et des professionnels paramédicaux. Cette problématique est bien connue notamment des territoires ultra-marins , où la très faible densité médicale se traduit par un faible maillage territorial en officines (avec 8 pharmacies pour 100 000 habitants à Mayotte, contre 32 pour la métropole) 22 ( * ) .
4. La fermeture de structures de proximité, autre facette des déserts médicaux : le cas particulier des maternités
L'étude des déserts médicaux serait incomplète si elle portait uniquement sur les inégalités territoriales d'accès à la médecine de ville. Pour cause, les difficultés d'accès aux structures hospitalières de proximité provoquent également le désespoir et l'incompréhension des élus locaux et de leurs administrés, dans des départements souffrant déjà notablement de faibles densités de professionnels de santé. Symbole des fractures territoriales et sanitaires qui traversent notre pays, le cas des maternités est à ce titre particulièrement sensible.
Les chiffres du géographe Emmanuel Vigneron sont éloquents : « en un peu plus de vingt ans, entre le 1 er janvier 1997 et le 11 mars 2019, la France a perdu 338 maternités (413 fermetures et 73 ouvertures) sur 835 » 23 ( * ) . Depuis la fin des années 1990, le pays a donc perdu près de la moitié de ses maternités. Les deux dernières années ont d'ailleurs été marquées par la fermeture de nouvelles structures (Die dans la Drôme, Le Blanc dans l'Indre, Bernay dans l'Eure etc.), en dépit de la mobilisation des élus et des habitants des territoires concernés 24 ( * ) .
Les fermetures se sont justifiées depuis vingt ans par des considérations sanitaires , s'appuyant sur le principe qu'une activité trop faible ne permet pas aux équipes la pratique nécessaire pour faire face à un éventuel incident au cours de l'accouchement. Depuis les décrets du 9 octobre 1998 25 ( * ) , l'obtention de l'autorisation d'exercice est ainsi conditionnée au respect d'un seuil de 300 accouchements par an, auquel il peut être dérogé à titre exceptionnel, « lorsque l'éloignement des établissements pratiquant l'obstétrique impose des temps de trajet excessifs à une partie significative de la population » 26 ( * ) .
Pourtant, l'affaiblissement du maillage territorial s'est traduit par une hausse du temps nécessaire pour se rendre à la maternité la plus proche . Selon les chiffres d'Emmanuel Vigneron, « le nombre de femmes en âge de procréer se trouvant à plus de quarante-cinq minutes d'une maternité a plus que doublé, passant de 290 000 à 716 000, soit 430 000 de plus. Le nombre de celles se trouvant à plus de trente minutes a, lui, augmenté de près de deux millions, passant de 1,9 million en 1997 à 3,7 millions en 2019 ».
Or, certains travaux, comme ceux d'Evelyne Combier, pédiatre et chercheuse, ont démontré que le temps de trajet pouvait avoir une influence notable sur le taux de mortalité ( « pour un temps supérieur à 45 minutes, le taux de mortalité passe de 0,46 % des grossesses à 0,86 % ») et que les accouchements inopinés , en dehors d'une maternité, pouvait même multiplier le risque de mortalité par treize 27 ( * ) .
Au regard de l'objectif de sécurité sanitaire , les effets positifs associés aux restructurations de maternité peuvent donc être contrebalancés par des effets négatifs liés à l'augmentation des temps de trajets.
Il est ainsi permis de penser que les fermetures de maternité menées depuis vingt ans ont été guidées , au moins pour partie, par des considérations budgétaires . Ainsi, à Bernay (Eure), la maternité a été fermée malgré un nombre d'accouchements supérieur au seuil réglementaire.
* 5 Conseil constitutionnel, DC n° 2003-448, 23 juillet 1999.
* 6 Article L. 1110-1 du code de la santé publique.
* 7 Plusieurs textes internationaux reconnaissent ainsi expressément le droit à la santé. L'article 25-1 de la Déclaration universelle des droits de l'homme (1948) dispose ainsi que « toute personne a droit à un niveau de vie suffisant pour assurer sa santé [et] a droit à la sécurité en cas (...) de maladie, d'invalidité, (...) de vieillesse ou dans les autres cas de perte de ses moyens de subsistance par suite de circonstances indépendantes de sa volonté ». L'article 12-1 du Pacte international relatif aux droits économiques, sociaux et culturels (1966) consacre « le droit qu'a toute personne de jouir du meilleur état de santé physique et mentale qu'elle soit capable d'atteindre ». Aussi, l'article 24-1 de la Convention internationale des droits de l'enfant (1989) reconnaît « le droit de l'enfant de jouir du meilleur état de santé possible et de bénéficier de services médicaux et de rééducation [et d'assurer leur garantie d'accès] ». Enfin, l'article 1 er de la Constitution de l'Organisation mondiale de la santé (1946) prévoit que l'objectif de cette organisation est d'atteindre le niveau de santé le plus élevé pour tous les peuples.
* 8 Article L. 1434-4 du code de la santé publique.
* 9 DREES, Déserts médicaux : comment les définir ? Comment les mesurer ? Mai 2017.
* 10 CNOM, Synthèse de l'activité régulière , 2018.
* 11 L'Obs, La carte des « gilets jaunes » n'est pas celle que vous croyez, 21 novembre 2018.
* 12 La Gazette des communes , Démographie médicale : la même « diagonale du vide » que les Gilets jaunes, 5 décembre 2018.
* 13 Rapport du Dr Patrick Bouet, président du CNOM, sous la direction du Dr Jean-Marcel Mourgues, président de la section santé publique et démographie médicale.
* 14 Trésor-éco n° 247, Comment lutter contre les déserts médicaux ? Octobre 2019
* 15 À l'échelle de l'ensemble de la population, le nombre de consultations annuelles est plus proche de 4 par an.
* 16 DRESS, Déserts médicaux : comment les définir ? Comment les mesurer ? , mai 2017.
* 17 DRESS, octobre 2018, n° 1085.
* 18 BVA - Fondation April - Les Français et le renoncement aux soins , avril 2018.
* 19 Titre V du livre I er « Professions médicales » de la quatrième partie du code de la santé publique.
* 20 Livre II « Professions de la pharmacie et de la physique médicale » de la quatrième partie du code de la santé publique.
* 21 Titre I er du livre III « Auxiliaires médicaux, aides-soignantes, auxiliaires de puériculture, ambulanciers et assistants dentaires ».
* 22 Ordre national des pharmaciens, Démographie des pharmaciens, Panorama au 1 er janvier 2019, 2019.
* 23 Le Monde, Le nombre de femmes qui vivent à plus de 45 min d'une maternité a doublé en 20 ans, 21 mars 2019.
* 24 Le Parisien, Normandie : Bernay a enterré sa maternité, 16 mars 2019 ; Les Échos, La maternité du Blanc, symbole de la désertification médicale, 30 juillet 2019.
* 25 Décret n° 98-899 du 9 octobre 1998 modifiant le titre I er du livre VII du code de la santé publique et relatif aux établissements de santé publics et privés pratiquant l'obstétrique, la néonatologie ou la réanimation néonatale et décret n° 98-900 du 9 octobre 1998 relatif aux conditions techniques de fonctionnement auxquelles doivent satisfaire les établissements de santé pour être autorisés à pratiquer les activités d'obstétrique, de néonatologie ou de réanimation néonatale et modifiant le code de la santé publique.
* 26 Article R. 6123-50 du code de la santé publique.
* 27 France TV, Fermer des maternités, c'est prendre le risque de tuer - et des femmes, et des enfants, affirme une pédiatre-chercheuse , 14 février 2019.