B. DES EFFETS POTENTIELLEMENT NÉGATIFS SUR L'ÉTAT DE SANTÉ DE LA POPULATION, UN COÛT IMPORTANT POUR LES FINANCES PUBLIQUES ET DES DÉPORTS VERS LES HÔPITAUX ET LES SERVICES DÉPARTEMENTAUX D'INCENDIE ET DE SECOURS
1. La dégradation de l'état de santé de la population, corollaire potentiel du renforcement des inégalités territoriales d'accès aux soins
Le rapport d'information consacré aux déserts médicaux de 2013 évoquait déjà les conséquences potentielles des inégalités d'accès aux soins sur l'état de santé de nos concitoyens 28 ( * ) .
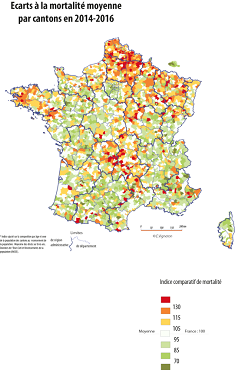
Source : Emmanuel Vigneron
Les travaux d'Emmanuel Vigneron confirment cette intuition, en établissant un lien entre les difficultés d'accès aux soins et la dégradation locale de l'état de santé, bien qu'il soit difficile de tenir un raisonnement « toutes choses égales par ailleurs ».
La carte des déserts médicaux se superpose aujourd'hui à celle de la mortalité précoce et une fracture sanitaire et médicale s'ajoute aux fractures territoriales qui traversent notre pays .
En outre, selon une étude de l'Insee de 2018, pour les hommes, les 5 % des Français les plus aisés ont une espérance de vie de 13 ans supérieure au 5 % les plus pauvres 29 ( * ) . Chez les femmes, cet écart tombe à 8 ans mais demeure significatif. Si des raisons tenant à des modes de vie différents (tabagisme, alcoolisme, obésité) peuvent expliquer ces différences, le moindre accès aux soins chez les plus pauvres les explique également.
La nécessité d'une prise en charge rapide et le plus en amont possible de nombreuses pathologies étant établie, des phénomènes de perte de chance sont inévitables lors que les délais pour accéder à un médecin sont longs.
2. Des conséquences budgétaires manifestes et méconnues
L'exigence d'une répartition plus uniforme des professionnels de santé sur le territoire ne répond pas seulement à des considérations de santé publique mais aussi à la nécessité d'une meilleure efficience des dépenses de santé.
Selon la Cour des comptes, « la mauvaise répartition territoriale des professionnels libéraux au regard des besoins de santé affecte les pratiques professionnelles et soulève de ce fait même la question de la pertinence des actes , voire parfois de leur régularité , dès lors que se constate une demande induite dans les zones sur-dotées, ce que la littérature académique vient confirmer [...] De même, il y a une forte corrélation positive entre la densité des médecins libéraux et les dépenses de médicaments par habitant » 30 ( * ) .
Si aucune étude n'a pour l'heure déterminé avec précision le montant des surcoûts imputables à ces inefficiences allocutives, la Cour a procédé à une estimation qui met en lumière l'ampleur des pertes occasionnées : les inégalités territoriales d'accès aux soins coûteraient entre 900 millions d'euros et 3 milliards d'euros par an au système de santé.
Le rapport du Comité Action Publique 2022 remis en juin 2018 au Président de la République avançait même un chiffre global de cinq milliards d'euros de surcoûts dus à la répartition et l'allocation inefficientes des soins sur le territoire national 31 ( * ) .
3. Des charges de plus en plus importantes pesant sur les services départementaux d'incendie et de secours (SDIS) et potentiellement sur les hôpitaux
Dans un récent rapport d'information fait au nom de la commission des lois du Sénat, les rapporteurs Catherine Troendlé, Patrick Kanner et Loïc Hervé 32 ( * ) relèvent un « brouillage des compétences » entre les services des secours du SAMU et des pompiers , qui concourt à une « surchauffe opérationnelle des SDIS ».
Les rapporteurs constatent ainsi que « l'action des sapeurs-pompiers est devenue une véritable variable d'ajustement devant le recul des différents services de santé ou de police. La sécurité civile est au fil des années devenue le palliatif universel au recul des différents services publics . Ce phénomène se caractérise par une explosion du secours d'urgence aux personnes et un recul des missions traditionnelles des sapeurs-pompiers ». Le président de la Fédération nationale des sapeurs-pompiers de France (FNSPF), Grégory Allione, fait état de 4,6 millions d'interventions en 2018, donc 84 % d'interventions au titre du secours d'urgence aux personnes (SUAP) , contre 3,5 millions d'interventions en 1998 et un taux d'interventions au titre du secours d'urgence de 50 %.
En outre, les rapporteurs s'inquiètent d'un engorgement des urgences , déjà surchargées, pour des pathologies mineures du fait de l'impossibilité d'accéder à un médecin. Comme le notait le député Thomas Mesnier dans son rapport sur l'organisation des soins non programmés dans les territoires, la France est confrontée à une hausse ininterrompue depuis 20 ans, de 3,5 % en moyenne annuelle, de la fréquentation de ses services hospitaliers d'accueil des urgences : « les services d'urgence prennent en charge une part importante de soins non programmés ne relevant pas de leur mission » 33 ( * ) . Ainsi, près d' un passage aux urgences sur deux devrait être pris en charge en ville plutôt qu'à l'hôpital 34 ( * ) . Un tel report vers les urgences pourrait augmenter si la densité médicale continue de baisser.
Les restructurations affectant la carte des hôpitaux constituent enfin un point d'attention particulier car elles contribuent à éloigner encore un peu plus les habitants des espaces ruraux des centres de soins d'urgences et peuvent conduire à des phénomènes de perte de chance. À cela s'ajoute une pénurie de médecins dans certains services d'urgences , comme l'avait relevé le député Philippe Vigier dans le rapport de la commission d'enquête de l'Assemblée nationale sur l'égal accès aux soins 35 ( * ) .
Ces restructurations ont également des conséquences sur l'installation dans les territoires ruraux des médecins, en particulier généralistes. L'absence d'hôpitaux à proximité constitue en effet une difficulté supplémentaire de l'exercice de la médecine libérale et décourage plus encore les jeunes médecins à s'installer dans ces territoires, contribuant à l'« effet spirale » (évoqué p. 29).
Le développement des synergies entre l'hôpital et la ville pour améliorer la prise en charge des soins non programmés est une piste insuffisante pour réduire la fracture médicale et sanitaire qui se creuse entre les territoires.
RÉSUMÉ
Face à l'accroissement des inégalités territoriales d'accès aux soins, nous regardons ailleurs. Certains contestent l'expression même de « désert médical » mais la perception des citoyens et les faits constatés dans un nombre croissant de territoires donnent malheureusement toute sa pertinence à ce concept : de plus en plus d'élus et de citoyens se sentent abandonnés en matière d'accès aux soins alors que les Français placent la santé au coeur de leurs préoccupations comme l'a révélé le Grand Débat. Il est donc illusoire de dissimuler la réalité du problème.
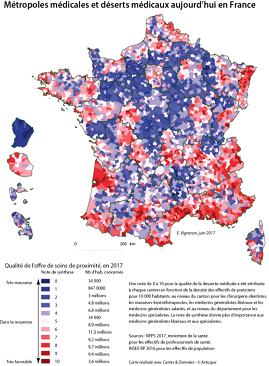
En tenant compte du seul accès à un médecin généraliste, entre 9 et 12 % de la population française vit aujourd'hui dans un désert médical, soit entre 6 et 8 millions de personnes . Les écarts de densité entre départements varient en moyenne de 1 à 3 pour les médecins généralistes. L'accès aux spécialistes est encore plus disparate, avec un rapport de 1 à 8, et même de 1 à 24 pour les pédiatres. Par comparaison, les autres professions médicales et paramédicales sont en moyenne mieux réparties sur le territoire national. Tel est notamment le cas des sages-femmes (profession médicale), des pharmaciens et des infirmiers (profession paramédicale).
Loin de s'atténuer, cette situation continue de s'aggraver : selon un sondage réalisé par l'institut BVA, plus de 7 Français sur 10 auraient renoncé au moins une fois à se soigner quelle que soit la raison et un tiers des Français pratiquent l'automédication, notamment dans la classe des 18-24 ans (45 %).
La carte des déserts médicaux se superpose aujourd'hui à celle de la mortalité précoce et une fracture sanitaire et médicale s'ajoute aux fractures territoriales qui traversent notre pays. Ainsi, les 5 % des Français les plus aisés ont aujourd'hui une espérance de vie de 13 ans supérieure aux 5 % les plus pauvres.
Enfin, selon différentes estimations, les inégalités territoriales d'accès aux soins coûteraient entre 900 millions d'euros et 5 milliards d'euros par an au système de santé. Cette fracture médicale induit par ailleurs des charges de plus en plus importantes pour les services départementaux d'incendie et de secours (SDIS) et potentiellement pour les hôpitaux : les pompiers sont ainsi devenus le recours universel face au recul des différents services publics et à la baisse du nombre de médecins dans les territoires.
* 28 Rapport d'information n° 335 (2012-2013) de M. Hervé Maurey, fait au nom de la commission de l'aménagement du territoire et du développement durable, « Déserts médicaux : agir vraiment ».
* 29 Insee Première, L'espérance de vie par niveau de vie : chez les hommes, 13 ans d'écart entre les plus aisés et les plus modestes , février 2018.
* 30 Cour des comptes, L'avenir de l'Assurance-maladie , novembre 2017.
* 31 Rapport du Comité Action Publique 2022 (sous la présidence de Mme Véronique Bédague-Hamilius et MM. Ross McInnes et Frédéric Mion), Service public, se réinventer pour mieux servir, nos 22 propositions pour changer de modèle , juin 2018, p. 53.
* 32 Voir le rapport n° 193 (2019-2020), Violences contre les sapeurs-pompiers : 18 propositions pour que cesse l'inacceptable , du 11 décembre 2019.
* 33 Rapport de Thomas Mesnier, député de Charente, Assurer le premier accès aux soins - organiser les soins non programmés dans les territoires , mai 2018.
* 34 Voir le rapport n° 685 (2016-2017) de Mmes Laurence Cohen, Catherine Génisson et M. René-Paul Savary, fait au nom de la commission des affaires sociales sur les urgences hospitalières.
* 35 Voir le rapport n° 1185 fait au nom de la commission d'enquête sur l'égal accès aux soins des Français sur l'ensemble du territoire et sur l'efficacité des politiques publiques mises en oeuvre pour lutter contre la désertification médicale en milieu rural et urbain, 19 juillet 2018.