D. RESTER EN BONNE SANTÉ
Bien que les étudiants appartiennent à une classe d'âge généralement peu consommatrice de soins et qu'ils se considèrent généralement comme bien portants, la santé étudiante se heurte à des difficultés certaines, notamment en raison de fragilités spécifiques - la crise sanitaire a ainsi mis en évidence d'importantes fragilités en matière de santé psychologique - et du fait d'une offre de soins insuffisante : les services de santé universitaires n'ont pas suffisamment évolué parallèlement à l'augmentation continue du nombre d'étudiants au cours des dernières décennies.
1. La santé des étudiants : des fragilités certaines, une connaissance à améliorer
a) Une connaissance insuffisante de l'état de santé des étudiants
Le constat partagé par l'ensemble des acteurs entendus par la mission est celui d' une insuffisante connaissance de leur état de santé : « Quel est l'état de santé des étudiants ? On n'en sait rien, et cette première constatation sans nuances est déroutante pour un épidémiologiste comme moi 51 ( * ) » a déclaré lors d'une table ronde consacrée à la santé des étudiants le Pr Christophe Tzourio, épidémiologiste à l'université de Bordeaux et investigateur principal de l'étude i-Share .
La connaissance de l'état de santé des étudiants est limitée et peu fiable, en raison d' un manque de suivi épidémiologique de cette population et de données disponibles lacunaires. En effet, les étudiants qui fréquentent les services de santé universitaires sont très minoritaires, puisque, selon l'OVE, ils ne représentent qu'un tiers des étudiants en université : les autres étudiants ont recours à l'offre de soins accessible à la population générale, ce qui rend leur suivi complexe.
Par ailleurs, les données agrégées par les études sur la santé des étudiants ne sont pas toujours représentatives . Selon l'Association des directeurs des services de santé universitaire (ADSSU), ces études sont très limitées du fait des questions posées, des problèmes d'échantillonnage et des méthodes d'analyse de données. Ce constat est confirmé par le professeur Tzourio : « des enquêtes sont réalisées par les mutuelles ou par l'Observatoire de la vie étudiante ; néanmoins, les taux de participation sont souvent faibles, ce qui biaise les renseignements recueillis. I-Share n'échappe pas à la règle, avec un taux de participation de 30 %. Pour pouvoir donner des chiffres qui ne soient pas trop éloignés de la réalité, nous procédons, comme d'autres institutions, à un redressement d'échantillonnage » 52 ( * ) .
À cet égard, il parait regrettable que les financements de l'État destinés à soutenir les travaux de la cohorte i-Share aient été interrompus . Les travaux d' i-Share ont en effet été soutenus financièrement par l'État, au titre des investissements d'avenir, par l'allocation d'une enveloppe de 8 millions d'euros pour la mise en place de l'étude à compter de 2011 53 ( * ) . Ces financements ont pris fin en 2017 et l'étude n'est plus financée depuis lors que par le conseil régional de Nouvelle-Aquitaine. Or les données épidémiologiques sur les étudiants devraient être affinées et renforcées afin de permettre de disposer d'une meilleure connaissance de leur état de santé, ce qui pourrait passer par le développement de travaux plus spécifiquement destinés au suivi des étudiants dans les grandes cohortes en population générale 54 ( * ) , afin notamment de comparer leurs besoins et leur état de santé à ceux des autres adultes.
b) Des inégalités non négligeables
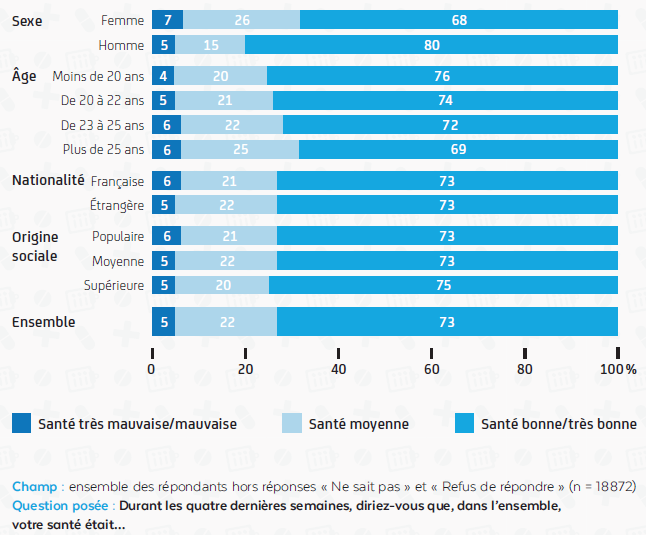
Les étudiants ont majoritairement une perception positive de leur état de sante : 73 % des étudiants interrogés par l'OVE en 2016 55 ( * ) se sont déclarés comme étant en bonne santé ou en très bonne santé . Comme l'a indiqué le président de l'ADSSU, les étudiants se trouvent dans une classe d'âge très peu consommatrice de soins . En outre, au sein des jeunes adultes, les étudiants ont en moyenne un meilleur état de santé et de meilleurs comportements pour leur santé que les personnes du même âge qui se trouvent en emploi, en recherche d'emploi, ou en formation ne relevant pas de l'enseignement supérieur 56 ( * ) .
Perception par les étudiants de leur état de santé en 2016
Source : OVE, Repères sur la santé des étudiants, 2018
Cette tendance générale masque toutefois des inégalités au sein de la population étudiante dont une part non négligeable éprouve des problèmes de santé. Les données de l'OVE recueillies en 2016 soulignent une part significative d'étudiants se percevant en mauvaise ou très mauvaise santé (5 %) ou comme ayant un état de santé moyen (22 %) 57 ( * ) .
Selon l'ADSSU 58 ( * ) , les données disponibles montrent que l'état de santé des étudiants est corrélé à leurs conditions sociales et économiques . En effet, les étudiants les moins favorisés ont souvent une moins bonne perception de leur état de santé, éprouvent plus de difficultés dans l'accès aux soins et sont davantage exposés au stress , en particulier lorsqu'ils cumulent études et emploi . Ces constats sont partagés par la Fondation santé des étudiants de France (FSEF), dont le directeur général indiquait devant la mission que « le facteur social compte beaucoup, comme toujours lorsqu'il est question de santé, et plus particulièrement dans le cas des étudiants, touchés par une précarité importante. Cela provoque des retards de diagnostic, des chronicisations de pathologies pourtant évitables, des plongées dans les addictions, des risques suicidaires » 59 ( * ) .
Lors de son déplacement à Nanterre , le 3 juin 2021, la mission a été informée des résultats d'une enquête réalisée auprès de 5 500 étudiants du campus de Nanterre, dont les résultats constituent un véritable état des lieux de la précarité étudiante dans cette université. Cette analyse met en évidence un lien fort entre précarité et problèmes de santé : les difficultés d'accès aux soins affectent ainsi 30 % des étudiants en situation de précarité , mais seulement 3 % de ceux qui ne sont pas concernés par la précarité.
L'état de santé varie également selon la nationalité des étudiants , les ressortissants d'États aux systèmes de santé moins performants se trouvant logiquement défavorisés. Enfin, tous les étudiants n'ont pas accès aux services de santé universitaire (SSU) qui, eux-mêmes, proposent des services hétérogènes.
c) Des difficultés spécifiques : alimentation, accès aux soins et santé psychologique
Les étudiants sont confrontés à des difficultés de santé qui leur sont spécifiques . Le réseau des mutuelles étudiantes Emevia a indiqué au rapporteur que les principales difficultés de santé des étudiants relevaient de l'alimentation , de l'accès aux soins et de la santé psychologique .
Ces constats sont corroborés par les données issues de la cohorte i-Share précédemment évoquée, qui rassemble depuis 2013 les données de santé de 20 000 étudiants francophones.
La cohorte
i-Share
(
Internet-based Students' Health Research
Enterprise
)
Initiée en 2013 et programmée sur dix ans, i-Share est une étude de cohorte qui rassemble plus de 20 000 étudiants francophones , représentant plus de 80 universités, et qui sont périodiquement sollicités pour répondre à des questions sur leur état de santé. Portée par l'université de Bordeaux, en partenariat avec l'université de Versailles Saint-Quentin-en-Yvelines et l'Inserm, cette étude fournit une base de données comprenant des informations sociales et médicales, des échantillons sanguins, des données génétiques et d'imageries cérébrales . L'étude i-Share est plus particulièrement ciblée sur les sujets liés à la migraine, à la santé mentale, aux comportements à risques, ainsi qu'aux maladies infectieuses (papillomavirus et chlamydiae).
L'université de Bordeaux a mis en ligne en 2019, six ans après le lancement de l'étude, des résultats agrégés 60 ( * ) montrant que :
? 79 % des participants se considèrent en bonne santé et 55 % déclarent que leurs conditions de vie sont excellentes ;
? 19 % des participants suivent un traitement contre l'anxiété , l'angoisse ou le stress, 22 % ingèrent des médicaments favorisant la concentration, et 36 % estiment être en déficit de sommeil plusieurs fois par semaine ;
? 46 % des participants n'ont pas consulté de médecin alors que cela était nécessaire et 61 % auraient besoin de porter des lunettes.
Concernant l' alimentation , les données de l'OVE recueillies en 2016 révèlent que 48 % des étudiants déclarent sauter des repas pendant une semaine normale de cours . Parmi eux, 71 % le font par manque de temps ou du fait d'horaires irréguliers, 49 % par manque d'appétit, 37 % par manque d'envie de cuisiner ou de faire des courses et 16 % pour des raisons financières. Ces déséquilibres alimentaires ont des conséquences néfastes sur la santé des étudiants et risquent d'ancrer chez une population jeune des comportements alimentaires à risque.
L'enquête de l'OVE montrent également qu'une part importante des étudiants ont, en outre, des comportements à risque : 36 % des étudiants sont fumeurs , 40 % consomment de l'alcool au moins une fois par semaine et 46 % des étudiants ont déjà consommé au moins une fois du cannabis .
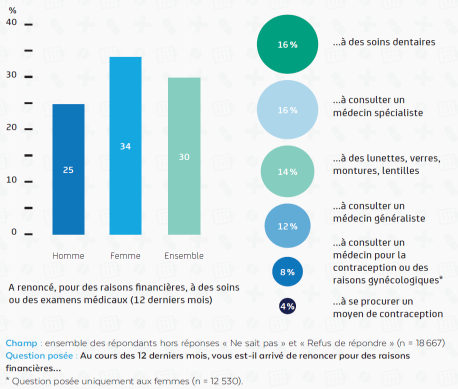
L 'accès aux soins est fragilisé par le fait que de nombreux étudiants renoncent à consulter un professionnel de santé. L'OVE estimait ainsi que 30 % des étudiants interrogés en 2016 ont renoncé, pour des raisons financières, à des soins ou des examens médicaux au cours des douze derniers mois . Sont principalement concernés les soins dentaires , les consultations de médecins spécialistes puis les soins optiques . La cohorte i-Share portée par l'université de Bordeaux (voir l'encadré ci-dessus) montre ainsi que 61 % des étudiants avaient besoin de lunettes.
Ces difficultés d'accès aux soins sont également liées à des problèmes de couverture sociale pour certains étudiants, ainsi qu'à une offre de soins pour les étudiants, notamment par le biais des services de santé universitaires (SSU) relativement limitée et hétérogène. Ces aspects liés à l'offre de santé accessible aux étudiants seront développés ultérieurement.
Renoncement aux soins des étudiants pour raisons financières en 2016
Source : OVE, Repères sur la santé des étudiants, 2018
S'agissant enfin de la santé mentale , les données de l'OVE montrent que 20 % des étudiants interrogés ont connu une situation de détresse psychologique durant les quatre semaines qui ont précédé l'enquête , et 8 % ont pensé à se suicider au cours des 12 derniers mois. La cohorte i-Share de l'université de Bordeaux indique d'ailleurs qu'un pourcentage non négligeable d'étudiants (19 %) est concerné par les traitements contre l'anxiété, l'angoisse ou le stress . Les difficultés de santé mentale sont en effet très prégnantes dans cette classe d'âge et déterminantes pour la santé et la construction psychologique sur le long terme . Comme le soulignait le Pr Christophe Tzourio devant la mission d'information, « à cet âge, les problèmes de santé mentale sont très fréquents et évoluent dans le temps . Nos jeunes sont soumis à de très fortes pressions qui aboutissent à des troubles du sommeil, du stress ou, pour certains, des symptômes dépressifs. C'est aussi, avec l'éloignement du cocon familial, le début des addictions, qui servent parfois au lâcher-prise : binge drinking , consommation de cannabis ou de benzodiazépines - 20 % des étudiants en consomment régulièrement, ce qui explique en partie la surconsommation de ces produits dans la population française par rapport au reste du monde . C'est à cet âge qu'apparaissent les maladies psychiatriques , indépendamment du mal-être psychique, qui est courant. Le suicide est la deuxième cause de mortalité chez les jeunes , après les accidents de la circulation » 61 ( * ) .
La spécificité de la population étudiante en matière de santé mentale a également été explicitée à la mission lors d'une table ronde dédiée à la santé psychologique par le Dr Thierry Bigot, psychiatre, selon qui « les raisons de ces décompensations sont spécifiques et nombreuses : des enjeux académiques, conjugués avec une vulnérabilité psychique personnelle propre à cet âge de la vie où se jouent l'autonomisation, la socialisation et la construction d'une des parties de notre identité, la partie professionnelle ; les renoncements nécessaires aux choix d'orientation, conjugués aux pressions académiques et/ou familiales ; un environnement d'étude souvent plus anonyme que dans le secondaire ; une éventuelle séparation du foyer familial, en raison de l'éloignement du lieu d'étude ou par désir d'autonomisation ; une paupérisation des étudiants ; la massification de l'enseignement supérieur ; une sélectivité accrue ; des idéaux de résultats parfois malmenés par la réalité, notamment dans les grandes écoles ; des difficultés d'insertion dans le monde professionnel, majorées dans la période actuelle » 62 ( * ) .
Dans le contexte de la crise...
L'état de
santé des étudiants s'est dégradé
Les données sont encore insuffisantes pour mesurer de façon fine et solide les effets de la crise sanitaire sur la santé des étudiants.
Les écarts entre les enquêtes de l'OVE sur la santé des étudiants réalisées en 2016 puis entre mars et mai 2020 permettent toutefois de constater que l'état de santé des étudiants s'est dégradé entre 2016 et 2020 , ce qui semble s'expliquer par les conséquences de la crise sanitaire . Trois indicateurs peuvent être comparés :
1) Perception de l'état de santé : alors que 73 % des étudiants se sont déclarés comme étant en bonne santé ou en très bonne santé en 2016 ils n'étaient plus que 70 % en 2020.
2) Détresse psychologique : 20 % des étudiants ont été en détresse psychologique dans les quatre semaines précédant l'enquête de 2016 alors que 30 % de ceux interrogés en 2020 étaient dans cette situation.
3) Renoncement aux soins : 30 % ont déclaré avoir renoncé, pour des raisons financières, à des soins au cours des 12 mois précédant l'enquête de 2016 alors que 33 % de ceux interrogés en 2020 étaient dans cette situation.
2. Des évolutions indispensables : améliorer la prévention et renforcer l'accès aux soins
Les constats ci-dessus appellent à mettre l'accent sur un accès aux soins étudiants encore très inégal, faute de moyens en proportion avec la population étudiante.
a) Une offre de santé spécifique en médecine préventive limitée et hétérogène
L'offre de santé présente sur les campus universitaires n'a pas vocation à se substituer à l'offre de soins générale. Elle est généralement limitée à des actions de prévention et à des services de médecine préventive dont les missions sont de sensibiliser la population étudiante aux comportements de santé à adopte r et de repérer les difficultés ou évènements de santé survenant chez les étudiants afin de les orienter vers la médecine de ville ou l'hôpital.
La loi prévoit que les étudiants inscrits à l'université ont accès à des services de médecine préventive et de promotion de la santé (SUMPPS) 63 ( * ) . Ces services, qui sont organisés comme des services universitaires, peuvent être partagés par plusieurs universités 64 ( * ) . Les autres établissements publics doivent également proposer des services de médecine préventive à leurs étudiants, qui peuvent être confiés par voie contractuelle à un SUMPPS de leur choix, moyennant une contribution aux frais de fonctionnement 65 ( * ) . Si les SUMPPS ne peuvent pas assurer le suivi des étudiants comme le font les médecins traitants et que leur prérogatives en matière de prescription sont limitées à des actions préventives et de dépistage , ces services universitaires sont toutefois chargés de nombreuses missions pour la santé des étudiants récapitulés dans l'encadré ci-après.
Les SUMPPS peuvent en outre se constituer en centre de santé 66 ( * ) , ce qui leur permet de pratiquer, en sus de leurs activités obligatoires, des consultations et des soins similaires à ceux d'un cabinet de médecine de ville .
Les missions des services universitaires de
médecine préventive
et de promotion de la santé
(SUMPPS)
Aux termes de l'article D. 714-21 du code de l'éducation, les SUMPPS sont chargés d'organiser une veille universitaire pour l'ensemble de la population étudiante :
1° En effectuant au moins un examen de santé intégrant une dimension médicale, psychologique et sociale au cours de la scolarité de l'étudiant dans l'enseignement supérieur ;
2° En assurant une visite médicale à tous les étudiants exposés à des risques particuliers durant leur cursus ;
3° En assurant le suivi sanitaire préventif des étudiants étrangers ;
4° En contribuant au dispositif d'accompagnement et d'intégration des étudiants handicapés dans l'établissement ;
5° En participant aux instances de régulation de l'hygiène et sécurité ;
6° En impulsant et en coordonnant des programmes de prévention et des actions d'éducation à la santé ;
7° En développant des programmes d'études et de recherches sur la santé des étudiants avec les différents acteurs de la vie universitaire et notamment des études épidémiologiques ;
8° En assurant la délivrance de médicaments ayant pour but la contraception d'urgence auprès des étudiantes ;
9° En assurant la prévention des risques liés à la sexualité dans une approche globale de santé sexuelle ; à ce titre, il peut prescrire des moyens de contraception, un dépistage de l'infection par les virus de l'immunodéficience humaine et des hépatites, orienter vers des professionnels de santé pour une prise en charge adaptée, prescrire un dépistage des infections sexuellement transmissibles et, le cas échéant, leur traitement ambulatoire ;
10° En assurant la prescription et la réalisation de la vaccination dans le respect du calendrier des vaccinations en vigueur ;
11° En assurant la prescription d'un traitement de substitution nicotinique ;
12° En assurant la prescription d'une radiographie du thorax .
En outre, les services peuvent, à l'initiative de l'université ou des universités cocontractantes :
1° Se constituer en centre de santé ;
2° Contribuer, lorsque les moyens appropriés sont mis à leur disposition, aux actions de médecine du sport et à la médecine de prévention des personnels.
Ils peuvent également contribuer à l'organisation de la gestion de dispositifs d'urgence et d'alerte sanitaire.
Les services de santé universitaires souffrent néanmoins d'une certaine hétérogénéité ainsi que d' un manque d'accessibilité et de moyens pour assurer leurs missions auprès d'un grand nombre d'étudiants.
Il existe tout d'abord une très forte hétérogénéité entre ces services : certains sont par exemple constitués en centre de santé, ce qui leur permet de proposer des services plus complets aux étudiants, mais il s'agit d'une petite minorité. Le tableau ci-dessous illustre bien l'hétérogénéité des activités exercées par les différents SUMPPS sur le territoire.
Activités exercées par les différents SUMPPS
|
Part des SUMPPS : |
|
|
étant également centre de santé |
44 % |
|
proposant des consultations psychologiques |
84 % |
|
étant partenaire ou intégrant un BAPU 67 ( * ) |
13 % |
|
étant centre de planification familiale |
38 % |
|
proposant de la contraception |
92 % |
|
proposant le traitement des IST courante |
72 % |
|
proposant de l'orthogénie |
4 % |
|
étant centre de vaccination |
37 % |
|
disposant d'un service social |
47 % |
|
travaillant en lien avec le service social du Crous |
89 % |
|
participant au service sanitaire |
44 % |
|
ayant un dispositif d'étudiants relais-santé |
49 % |
Source : mission d'information d'après les données de l'ADSSU transmises au rapporteur
En outre, les moyens dévolus aux SUMPPS semblent très insuffisants au regard de la population étudiante . Comme l'a indiqué l'ADSSU au rapporteur, le périmètre de ces services n'a pas évolué depuis une quarantaine d'années , alors que la population étudiante a connu une croissance très importante. Selon le Pr Laurent Gerbaud, entendu par la mission d'information, « les services de santé universitaire se trouvent actuellement totalement débordés du 10 septembre à la fin du mois d'avril. L'offre est évidemment insuffisante, mais il n'est aucunement question que ces services détiennent le monopole de la santé des étudiants. 68 ( * ) » Les SUMPPS sont donc largement sous-dotés, tant en moyens humains que matériels, leurs locaux ne permettant pas toujours d'accueillir les étudiants dans de bonnes conditions. Au sein des SUMPPS on compte ainsi en moyenne :
- 1 ETP d'infirmière pour 9 583 étudiants ;
- 1 ETP de médecin pour 15 813 étudiants ;
- 1 ETP de psychologue pour 29 882 étudiants 69 ( * ) .
Par ailleurs, le dispositif des étudiants relais-santé , complémentaire aux services de santé, peut jouer un rôle positif en termes de prévention auprès des étudiants. Développé par la moitié des SUMPPS (49 %), il consiste, pour les établissements, à recruter des étudiants formés par les SUMPPS pour mener des campagnes d'information et de sensibilisation sur les campus et répondre aux questions des étudiants. Cette formule d' information et de sensibilisation par les pairs est efficace en matière de prévention, les étudiants étant plus réceptifs aux messages d'un interlocuteur susceptible d'éprouver les mêmes difficultés qu'eux. Ils pourront aussi davantage faire part de leurs problèmes à d'autres étudiants.
Cette initiative permet en outre de rendre les étudiants acteurs de leur santé , avec des effets positifs dans toute leur vie d'adulte. Pour ces raisons et dans un objectif de renforcer une prévention en santé efficace et adaptée aux étudiants, le dispositif d'étudiant relais-santé devrait être généralisé dans l'ensemble des services de santé universitaire et proposé dans les autres établissements de l'enseignement supérieur.
Recommandation : généraliser le dispositif d'étudiants relais-santé dans l'ensemble des universités et inciter les autres établissements d'enseignement supérieur à se doter d'étudiants référents en santé.
b) Un accès à la santé à renforcer
Les SUMPPS ne sont accessibles qu'à une partie seulement des étudiants , créant ainsi d'importantes inégalités dans l'accès à la santé au sein de la population étudiante.
En effet , les SUMPPS sont conçus pour les étudiants de l'université, qui ne représentent qu'environ 60 % des étudiants . Au sein même de l'université, les antennes universitaires comptant de faibles effectifs d'étudiants ne proposent pas toujours de service de santé, limitant par exemple leur offre à la présence d'une infirmière. C'est par exemple le cas du campus d'Albi, comme l'a indiqué la directrice de l'Institut national universitaire Champollion entendue le 20 avril 2021 : la santé étant centralisée à Toulouse, les différents sites d'Albi, Castres et Rodez se partagent une infirmière ; une assistante sociale du Crous est par ailleurs présente à Albi un jour par semaine.
L'accès à des services de santé pour les étudiants des grandes écoles, des écoles d'ingénieurs, des établissements publics d'enseignement supérieur autres que les universités (grands établissements, ceux relevant du ministère de la culture ou de l'agriculture) peut prendre plusieurs formes : certains développent en leur sein leurs propres services de santé, d'autres sont rattachés par convention à un Service interuniversitaire de médecine préventive et de promotion de la santé ( SIUMPPS), d'autres encore ne proposent pas de services de santé. Quant aux étudiants en BTS ou en classes préparatoires aux grandes écoles, ils peuvent avoir accès à la médecine scolaire ou, parfois, à un SIUMPPS ; certains n'ont accès à aucun interlocuteur à leur disposition.
Ces inégalités d'accès à des services de médecine préventive reflètent certes la grande diversité de l'enseignement supérieur, elle n'est cependant pas pleinement satisfaisante dans la mesure où elle laisse de côté certains étudiants qui, pour diverses raisons, éprouvent par ailleurs des difficultés à accéder à des professionnels de santé en ville.
Ainsi, selon l'ADSSU, seuls 27 % des étudiants auront fréquenté au moins une fois un SUMPPS durant leur cursus.
La mission en est convaincue, il est nécessaire de remédier à ces inégalités d'accès à la santé pour les étudiants et de renforcer les moyens des SUMPPS afin qu'ils puissent remplir, sur l'ensemble du territoire et pour tous les étudiants, les missions qui leur sont assignées par la loi.
À cette fin, il conviendrait d'ouvrir plus largement les possibilités de rattachement des établissements publics et privés aux SIUMPPS, en contrepartie d'une contribution financière à leur fonctionnement.
Dans une démarche similaire, lorsqu'une grande école a développé des services de santé de taille importante sur son campus, d'autres établissements publics ou privés n'en disposant pas pourraient s'y rattacher par voie de convention. Des centres de santé pour étudiants , sur le modèle des SIUMPPS constitués en centres de santé - la ministre de l'enseignement supérieur a fait état, lors de son audition le 16 juin 2021, de la création de quelque 26 centres de santé - pourraient aussi être constitués à l'initiative de plusieurs établissements publics ou privés, à condition d'être reconnus comme tel par les autorités de santé. Ces partenariats et rattachements contribueraient en outre à apporter un soutien financier à des services aujourd'hui largement sous-dotés.
L'objectif à atteindre, par ces différentes voies, serait ainsi que chaque étudiant, quel que soit son statut, puisse être rattaché à un service de santé universitaire et trouver ainsi un interlocuteur en cas de besoin .
Recommandation : développer des pôles de santé interuniversitaires, sous la forme de Services interuniversitaires de médecine préventive et de promotion de la santé (SIUMPPS) ou de centres de santé pour étudiants, en favorisant les possibilités de partenariats entre universités et autres établissements publics et privés d'enseignement supérieur, afin de renforcer l'accès à la santé de l'ensemble des étudiants.
c) Une offre de santé psychologique largement insuffisante
Les besoins d'accompagnement psychologique et de soins en santé mentale sont importants dans la classe d'âge à laquelle appartiennent les étudiants, au moment où peuvent apparaitre des troubles psychiatriques et où le développement en tant que jeune adulte peut être source de difficultés psychologiques. Or l'offre proposée aux étudiants est largement insuffisante : les effets massifs de la crise sanitaire sur la santé mentale des étudiants ont mis en lumière et aggravé ces manques.
En complément des consultations psychologiques proposées dans les SUMPPS , dont l'accessibilité et l'hétérogénéité ne permettent pas de répondre aux besoins, se sont développés dans certains territoires des bureaux d'aide psychologique universitaire (BAPU). Les dix-huit BAPU présents sur le territoire ont pour mission de proposer aux étudiants une aide psychologique gratuite afin de prévenir, dépister et traiter leurs troubles mentaux et leurs difficultés psychologiques. Les BAPU, situés hors des campus, sont ouverts à tous les étudiants et sont les seules structures qui permettent une prise en charge spécifique des étudiants , au-delà de leurs missions de prévention et d'écoute qui sont par ailleurs exercées par d'autres acteurs (SUMPPS, cellules d'écoute dans les établissements ou associations). Comme l'a indiqué à la mission le Dr Frédéric Atger, médecin chef de service du BAPU « Pascal » à Paris, lors de la table ronde sur la santé mentale des étudiants précédemment évoquée, la majorité des étudiants viennent au BAPU de leur propre initiative ; le fait que cette structure soit en dehors du lieu d'étude facilite la démarche de l'étudiant et lui assure une confidentialité. Il a par ailleurs indiqué que les étudiants qui se rendent dans le BAPU souffrent principalement de stress , de troubles du sommeil , d' anxiété , de dépression ou encore d' isolement et de blocages dans leur études . Certains ont des idées suicidaires et des troubles du comportement 70 ( * ) .
Malgré l'intérêt que présentent de telles structures pour la santé des étudiants, les BAPU sont très limités sur le territoire . De grandes villes universitaires telles que Lyon, Bordeaux, Toulouse ou Nantes ne disposent pas de BAPU. À Paris, on en compte seulement deux : le BAPU « Pascal », géré par la fondation santé des étudiants de France, et le BAPU « Luxembourg » géré par la Croix-Rouge française. Le Dr Frédéric Atger a indiqué à la mission que ces deux BAPU assuraient 17 000 actes et accueillaient 1 000 étudiants par an , avec 13,5 ETP de psychologues-cliniciens. Les capacités actuelles sont ainsi saturées alors que seulement 8 % des étudiants connaissent les BAPU 71 ( * ) .
En complément de cette offre de soins psychologiques pour les étudiants, de nombreux dispositifs d'écoute et de prévention sont déployés dans les établissements universitaires , par les établissements eux-mêmes ou à l'initiative d'associations. De nombreuses grandes écoles ou grands établissements disposent en leur sein d'un psychologue ou d'un psychiatre qui propose des consultations aux étudiants. L'école Polytechnique dispose par exemple d'un service de quatre psychologues sur son campus 72 ( * ) . Des cellules d'écoute sont également proposées par certains établissements.
Pour compléter ces dispositifs, des associations étudiantes ont déployé des plateformes d'écoute psychologique pour soutenir les étudiants en difficulté. C'est notamment le cas de l'association Nightline 73 ( * ) , dont le président a été entendu par la mission d'information. Cette association d'étudiants, soutenue par une équipe de salariés et de professionnels de la communication et de la santé mentale, a été créée en 2016 et propose un service d'écoute par et pour les étudiants . L'association est présente à Paris, Lyon, Lille, Saclay et Toulouse. Les étudiants qui assurent ce service d'écoute sont formés pour répondre à la détresse des étudiants qui contactent l'association. Nightline déploie également des campagnes de prévention sur les réseaux sociaux et en lien avec d'autres associations étudiantes présentes sur le campus.
L'association a recensé 200 contacts en 2017-2018, puis 1 600 en 2019, 3 200 en 2020 et 7 500 en 2021 74 ( * ) . Cette hausse continue de l'activité de l'association témoigne d'un besoin croissant d'accompagnement psychologique des étudiants et de l'utilité des initiatives des associations étudiantes. Ces besoins ont été démultipliés par la crise sanitaire , et les réponses apportées à cette détresse par les pouvoirs publics restent perfectibles.
Dans le contexte de la crise...
Les réponses
apportées à la détresse psychologique des
étudiants
75
(
*
)
Les effets de la crise sanitaire, qui ont entraîné des situations de stress, d'isolement et de précarisation économique et sociale ont été massifs sur la santé mentale des étudiants , qui relèvent d'une classe d'âge fragile psychologiquement et économiquement. Tous les acteurs entendus par la mission 76 ( * ) s'accordent sur ce constat.
Le directeur général de la Fédération santé des étudiants de France (FSEF) a ainsi indiqué que « avec la crise, nous avons encore franchi une étape concernant la santé mentale. Dans nos établissements, arrivent massivement de jeunes victimes de troubles alimentaires, du type anorexie ou boulimie. Il ne faut pas oublier non plus les problèmes somatiques ». Le président de la LMDE a quant à lui expliqué que « pendant cette période, les causes de stress et de souffrance des étudiants ont été multiples et risquent de se prolonger dans le temps. On a notamment fait peser sur les jeunes la santé de leurs parents. À cela s'ajoutent l'inquiétude liée aux examens, l'appréhension de l'insertion professionnelle et aussi la question écologique. Si l'on ne réfléchit pas globalement au parcours de soins des jeunes, on ne pourra pas s'en sortir ».
Face à cette détresse , les acteurs de santé du monde universitaire ont tenté de s'adapter aux besoins, sans que cela soit suffisant. Le président de l'ADSSU a fait valoir que « les services de santé universitaire se sont fortement adaptés au moment de la crise. Lors du premier confinement, ils ont tous maintenu leur activité, avec 89 % de l'activité en téléconsultation.
Ils ont ensuite augmenté leur offre de soins de psychologues qui est passée à 156 % lorsqu'ils ne se sont pas heurtés à des refus liés à la maîtrise de la masse salariale, à des salaires trop faibles, ou encore à des manques de locaux » . Le président de la LMDE a estimé que « pour la première fois, nous avons été submergés par les demandes des étudiants. Nous avons, par exemple, mis à disposition des psychologues gratuitement ; en moins d'une semaine, nous sommes arrivés à saturation » .
Le Gouvernement a créé à partir du 1 er février le dispositif des « chèques-psy » pour permettre aux étudiants de consulter gratuitement un professionnel de santé mentale et suivre des soins. Il a également annoncé que 80 psychologues seraient recrutés pour les étudiants en 2021. Pour bénéficier du « chèque-psy » l'étudiant doit consulter un médecin du SUMPPS ou un médecin généraliste qui l'oriente ensuite vers un psychologue partenaire du dispositif. Ces mises en relation sont facilitées par la plateforme nationale d'accompagnement psychologique des étudiants ( santepsy.etudiant.gouv.fr) créée par le Gouvernement. Le chèque-psy permet à l'étudiant de bénéficier de trois séances de 45 minutes chez le psychologue .
Si l'ensemble des personnes entendues par la mission ont salué l'initiative de ces chèques-psy, tous ont fait part de son caractère très limité et insuffisant . Ils ont ainsi déploré :
- le trop faible nombre de psychologues partenaires du dispositif , qui s'élève selon la LMDE à 754 sur le territoire ;
- les difficultés administratives de mise en place : problèmes de tarification, erreurs dans les répertoires recensant les professionnels (n° Adeli) ;
- le caractère trop limité de l'offre (3 séances de 45 min) qui se révèle inadaptée aux situations de troubles psychologiques nécessitant un accompagnement dans la durée.
Lors de son audition, le 16 juin 2021, la ministre de l'enseignement supérieur, de la recherche et de l'innovation a jugé souhaitable de maintenir la prescription médicale qui conditionne l'accès à ces séances, cette consultation permettant de définir le besoin de l'étudiant - soins psychologiques, psychiatriques ou médicamenteux.
Les effets de la crise sur la santé mentale des étudiants prendront plusieurs années à disparaitre et l'offre actuelle de soins psychologiques ne permettra pas d'y répondre. Pour ces raisons, la mission d'information est convaincue qu' il est essentiel de poursuivre et de renforcer l'accompagnement psychologique des étudiants jusqu'à ce que les conséquences de la crise soient résorbées . Le dispositif des chèques-psy doit donc être poursuivi et étendu au-delà de trois séances, sur prescription médicale, pour les étudiants qui en ont besoin.
Recommandation : prolonger le dispositif des « chèques-psy » et l'élargir à plus de trois consultations, sur prescription médicale, pour les étudiants éprouvant des difficultés psychologiques.
d) Une couverture sociale et un accès aux soins de ville à améliorer
Pour la prise en charge de leurs frais de santé au titre de la sécurité sociale, les étudiants relèvent, depuis 2019, du régime général de la sécurité sociale 77 ( * ) . Ils sont ensuite soumis aux mêmes règles que l'ensemble des ressortissants de ce régime pour leur assurance santé complémentaire. Les données recueillies par l'OVE en 2016 montrent que 86 % des étudiants disposaient d'une couverture santé complémentaire , 7 % n'en disposaient pas et 7 % ne savaient pas s'ils étaient assurés par une mutuelle. Ces chiffres montrent qu'une part significative des étudiants ne bénéficie pas d'une prise en charge complète de ses frais de santé, ce qui est source d'inégalités dans l'accès aux soins des étudiants.
La fin du régime de sécurité sociale des étudiants a contribué , selon les représentants de mutuelles étudiantes entendus par la mission, à faire chuter le taux de couverture complémentaire des étudiants. Selon les mutuelles étudiantes, cette réforme a nui à l'information des étudiants sur leur couverture sociale, qui se retrouvent moins bien accompagnés dans leurs démarches par rapport à la situation antérieure où les mutuelles étudiantes pouvaient davantage les assister lors de leur affiliation au régime particulier.
Le président d'Emevia a indiqué à la mission que le taux de couverture complémentaire des étudiants était ainsi passé de 85 % à 65 % selon leurs enquêtes. Sans qu'il soit question de revenir à un régime de sécurité sociale pour les étudiants, cette tendance appelle, selon le rapporteur à renforcer les dispositifs d'information et d'accompagnement des étudiants lors de leur arrivée dans l'enseignement supérieur afin qu'ils puissent bénéficier d'une protection sociale complémentaire. Cet accompagnement doit s'inscrire dans des dispositifs d'accueil des étudiants renforcés, comme le recommande la mission pour l'ensemble des services liés à la vie étudiante.
Recommandation : renforcer l'accompagnement des étudiants dans leur démarches d'affiliation à la sécurité sociale et à une complémentaire santé lors de leur arrivée dans l'enseignement supérieur afin d'améliorer leur accès aux soins.
Certains étudiants ont en outre des difficultés plus importantes pour bénéficier d'une prise en charge de leur frais de santé : les étudiants étrangers et les étudiants de certaines collectivités d'outre-mer . Les étudiants primo-arrivants ressortissants d'un État étranger, de Nouvelle Calédonie ou de Wallis-et-Futuna, collectivités dont le système de protection sociale n'est pas rattaché à la sécurité sociale, doivent s'enregistrer sur le site de l'assurance maladie etudiant-etranger.ameli.fr afin de recevoir un numéro de sécurité sociale puis de bénéficier de la prise en charge de leurs frais de santé. Or, ces démarches sont parfois méconnues et considérées comme complexes pour des étudiants qui ne connaissant pas le système de protection sociale. Là encore, il est indispensable de mettre en place un meilleur accompagnement des étudiants, qui soit adapté à leur situation, en amont de leur arrivée dans l'enseignement supérieur.
Lors de son audition par la mission, le délégué interministériel à l'égalité des chances des Français d'outre-mer et la visibilité des outre-mer a fait état de travaux en cours pour résoudre les problèmes d'affiliation à la sécurité sociale des étudiants de certaines collectivités d'outre-mer : « les problèmes liés au défaut d'immatriculation des étudiants venus des collectivités d'outre-mer (la question ne se pose pas pour les départements) existent effectivement depuis longtemps. Nous avons trouvé une solution avec la Polynésie française, ce qui devrait faciliter l'issue des difficultés que nous rencontrons avec les autres collectivités concernées. Avec la Nouvelle-Calédonie, le problème technique est lié aux interfaces numériques. J'espère qu'il sera réglé bientôt. Dans l'intervalle, nous sommes en lien avec l'Assurance maladie, nous trouvons des solutions » 78 ( * ) .
On ne peut que regretter ces difficultés d'affiliation à la sécurité sociale pour des problèmes techniques, qui ne sauraient rester si longtemps sans résultat : ces difficultés doivent impérativement être résolues afin que tous nos jeunes compatriotes des outre-mer aient effectivement accès à la sécurité sociale.
Recommandation : résoudre les difficultés d'affiliation à la sécurité sociale des étudiants issus des collectivités d'outre-mer ; leur garantir dès l'arrivée en métropole l'accès au remboursement des soins médicaux.
L'accès aux soins de ville ou à l'hôpital est également source d'inégalités selon les étudiants et selon les territoires . Certains étudiants rencontrent des difficultés pour trouver un nouveau médecin traitant lorsqu'ils s'installent dans une autre ville pour venir y étudier. Cette difficulté, mentionnée par plusieurs acteurs du monde de la santé universitaire entendus par la mission, s'explique notamment par la méconnaissance de l'offre de soins. En outre, les étudiants, qui ne restent parfois sur leur lieu d'études que quelques mois, ne constituent pas un public prioritaire pour les médecins disposant d'un patientèle stable. Cette situation fragilise le suivi médical et le repérage précoce de difficultés de santé chez les étudiants. Elle contribue en outre aux renoncements aux soins des étudiants.
L'organisation même du système de santé n'est pas toujours adaptée à de jeunes adultes mobiles et aux horaires parfois atypiques . Les horaires des consultations rendent parfois la prise de rendez-vous compliquée. À cet égard, lors du déplacement de la mission d'information à Nanterre, le 3 juin 2021, les représentantes du service médical ont précisé, en réponse à une question de notre collègue Laure Darcos sur l'accès à l'IVG, que les horaires d'ouverture des centres d'orthogénie pouvaient être malaisément compatibles avec un emploi du temps étudiant. Les interlocutrices de la mission d'information ont également relevé la contrainte que constitue l'obligation de recourir à la médecine de ville pour réaliser les échographies nécessaires.
Par ailleurs, la segmentation des soins n'est pas toujours optimale pour la prise en charge des étudiants . C'est particulièrement le cas de l'offre de soins en santé mentale, scindée entre pédopsychiatrie et psychiatrie, qui peut être source de ruptures de prise en charge pour de jeunes adultes, ce que regrettait le directeur général de la FSEF devant la mission d'information.
Les étudiants sont en outre confrontés, comme le reste de la population, aux problématiques de désertification médicale et aux difficultés d'assurer une continuité dans les parcours de soins entre les différents acteurs de santé. En santé mentale, la littérature est abondante pour décrire les importantes difficultés de ce secteur 79 ( * ) . Yannick Morvan, enseignant-chercheur, a rappelé des constats largement partagés lors de la table ronde sur la santé mentale : offre de soins diverse, peu graduée et insuffisamment coordonnée, dispositifs souvent asphyxiés faute de se concentrer sur des publics prioritaires et manque de moyens 80 ( * ) .
L'ensemble de ces difficultés ont été ainsi résumées par le directeur général de la FSEF : « je déplore le manque de lisibilité, l'isolement de certaines structures, ainsi que le lien compliqué entre deux mondes séparés - le monde universitaire et celui du soin. À l'enjeu du parcours de santé, important pour tous des Français, s'ajoute chez les étudiants le passage de l'enfance à l'âge adulte, avec des segmentations dans les prises en charge » 81 ( * ) .
Des initiatives sont toutefois menées pour mieux coordonner les acteurs de santé au profit des étudiants et améliorer leur accès aux soins. C'est notamment le cas des réseaux de professionnels de santé qui se sont constitués en santé mentale.
Le Réseau de soins psychiatrique et psychologique pour les étudiants (RESPPET), qui a été présenté à la mission lors de la table ronde sur la santé mentale 82 ( * ) , s'est constitué en 2018 et rassemble des acteurs de la prise en charge des troubles psychiques en Île-de-France : médecins généralistes, spécialistes libéraux, SUMPPS, structures de consultations spécialisées (BAPU), intervenants dans les grandes écoles, établissements d'hospitalisations psychiatriques recevant des étudiants, structures associatives privées. Il permet de coordonner les acteurs intervenant sur l'ensemble de la chaîne de santé, de la prévention à l'hospitalisation, afin d'orienter les étudiants vers des interlocuteurs qui pourront les prendre en charge.
L' association Apsytude 83 ( * ) , dont les fondatrices ont été entendues par la mission d'information, a également développé un réseau de psychologues proposant des actions de prévention et de promotion de la santé mentale ainsi que des consultations aux étudiants dans plus de quarante villes de France , avec l'appui financier d'établissements de l'enseignement supérieur et des acteurs du logement étudiant.
Ces réseaux de soins , qui coordonnent les acteurs de santé volontaires pour proposer leurs services et leur accompagnement aux étudiants, sont à développer sur l'ensemble du territoire, pas uniquement dans le champ de la santé psychologique . Ils doivent réunir les acteurs de la santé universitaire (établissements, SUMPPS, associations) et ceux de la médecine de ville afin que les étudiants soient mieux orientés vers des professionnels qui pourront répondre à leurs besoins, selon qu'ils relèvent de la médecine préventive ou du soin, en ville ou à l'hôpital.
En tant que jeunes adultes aux besoins de santé spécifiques, tous les étudiants doivent pouvoir disposer d'interlocuteurs spécifiques en médecine préventive ou en santé psychologique afin qu'ils prennent conscience des comportements à risque pour leur santé et qu'ils bénéficient d'un accompagnement adapté en cas de difficulté. Leur entrée dans la vie adulte nécessite en outre de mieux les accompagner vers une prise en charge complète de leurs frais de santé et vers des professionnels de santé en ville lorsqu'ils en ont besoin.
* 51 Voir en annexe le compte rendu du 25 mars 2021.
* 52 Voir en annexe le compte rendu du 25 mars 2021.
* 53 https://www.i-share.fr/i-share-cest-quoi/
* 54 On peut citer, parmi les cohortes existantes en France, la cohorte Elfe (étude longitudinale française depuis l'enfance), étude nationale portée par l'Ined, l'Inserm et l'EFS, consacrée au suivi des enfants de la naissance à l'âge adulte, qui aborde les différents aspects de leur vie sous l'angle des sciences sociales, de la santé et de l'environnement, ou la cohorte Constances , cohorte épidémiologique « généraliste » constituée d'un échantillon représentatif de 200 000 adultes âgés de 18 à 69 ans à l'inclusion, portée par l'université de Versailles Saint-Quentin, l'Inserm, la CNAM et le ministère des solidarités et de la santé.
* 55 OVE, Repères sur la santé des étudiants , 2018.
* 56 Réponses de l'ADSSU au questionnaire du rapporteur.
* 57 OVE, Repères sur la santé des étudiants , 2018.
* 58 Réponses de l'ADSSU au questionnaire du rapporteur.
* 59 Voir en annexe le compte rendu du 25 mars 2021.
* 60 Université de Bordeaux, Étude i-Share : le bilan 6 ans après son lancement, https://www.u-bordeaux.fr/Actualites/De-la-vie-de-campus/Etude-i-Share-le-bilan-6-ans-apres-son-lancement
* 61 Voir en annexe le compte rendu du 25 mars 2021.
* 62 Voir en annexe le compte rendu du 25 mars 2021.
* 63 Art. L. 831-1 du code de l'éducation.
* 64 On parle alors de service interuniversitaire de médecine préventive et de promotion de la santé (SIUMPPS).
* 65 Art. D. 714-20 à D. 714-27 du code de l'éducation.
* 66 Au sens de l'article L. 6326-1 du code de la santé publique.
* 67 Bureau d'aide psychologique universitaire.
* 68 Audition du 25 mars 2021.
* 69 Réponses de l'ADSSU au questionnaire du rapporteur.
* 70 Voir en annexe le compte rendu du 25 mars 2021.
* 71 Selon une enquête LMDE/IFOP de 2011.
* 72 Audition de la Conférence des grandes écoles ; voir en annexe le compte rendu du jeudi 18 mars 2021.
* 74 Voir en annexe le compte rendu du 25 mars 2021.
* 75 Les citations de ce passage sont extraites du compte rendu du 25 mars 2021.
* 76 Voir en annexe le compte rendu du 25 mars 2021.
* 77 En vertu de la loi du 8 mars 2018 relative à l'orientation et à la réussite des étudiants qui a mis fin au régime de sécurité sociale des étudiants.
* 78 Voir en annexe le compte rendu du 15 avril 2021.
* 79 On peut notamment citer le rapport du sénateur Alain Milon, fait au nom de l'Office parlementaire d'évaluation des politiques de santé, sur la prise en charge psychiatrique en France (2009), le rapport du sénateur Michel Amiel, fait au nom de la mission d'information sur la situation de la psychiatrie des mineurs en France (2017), le rapport de l'Igas sur l'organisation et le fonctionnement du dispositif de soins psychiatriques (2017) et le rapport de la Cour des comptes relatif aux parcours dans l'organisation des soins de psychiatrie (2021).
* 80 Audition du jeudi 25 mars 2021.
* 81 Voir en annexe le compte rendu du 25 mars 2021.
* 82 Voir en annexe le compte rendu du 25 mars 2021.