N° 589
SÉNAT
SESSION ORDINAIRE DE 2021-2022
Enregistré à la Présidence du Sénat le 29 mars 2022
RAPPORT D'INFORMATION
FAIT
au nom de la commission de l'aménagement du territoire et du développement durable (1) par la mission d'information sur les perspectives de la politique d' aménagement du territoire et de cohésion territoriale (2), sur le volet « renforcer l' accès territorial aux soins »,
Par M. Bruno ROJOUAN,
Sénateur
(1) Cette commission est composée de : M. Jean-François Longeot , président ; M. Didier Mandelli, Mmes Nicole Bonnefoy, Marta de Cidrac, MM. Joël Bigot, Rémy Pointereau, Frédéric Marchand, Guillaume Chevrollier, Mme Marie-Claude Varaillas, MM. Jean-Pierre Corbisez, Pierre Médevielle, Ronan Dantec , vice-présidents ; M. Cyril Pellevat, Mme Angèle Préville, MM. Pascal Martin, Bruno Belin , secrétaires ; MM. Jean-Claude Anglars, Jean Bacci, Étienne Blanc, François Calvet, Michel Dagbert, Mme Patricia Demas, MM. Stéphane Demilly, Michel Dennemont, Gilbert-Luc Devinaz, Mme Nassimah Dindar, MM. Gilbert Favreau, Jacques Fernique, Mme Martine Filleul, MM. Fabien Genet, Hervé Gillé, Éric Gold, Daniel Gueret, Mmes Nadège Havet, Christine Herzog, MM. Jean-Michel Houllegatte, Olivier Jacquin, Gérard Lahellec, Mme Laurence Muller-Bronn, MM. Louis-Jean de Nicolaÿ, Philippe Pemezec, Mmes Évelyne Perrot, Marie-Laure Phinera-Horth, Kristina Pluchet, MM. Jean-Paul Prince, Bruno Rojouan, Mme Denise Saint-Pé, MM. Philippe Tabarot, Pierre-Jean Verzelen .
(2) Cette mission d'information est composée de : M. Bruno Belin, Mmes Patricia Demas, Martine Filleul, Christine Herzog et M. Bruno Rojouan, rapporteurs , MM. Jean-Claude Anglars, Joël Bigot, Jean-Pierre Corbisez, Gilbert-Luc Devinaz, Jacques Fernique, Fabien Genet, Daniel Gueret, Jean-François Longeot, Frédéric Marchand, Pierre Médevielle, Mme Laurence Muller-Bronn, M. Jean-Pierre Prince, Mme Marie-Claude Varaillas.
L'ESSENTIEL
Garantir à chacun, quel que soit son lieu de résidence, l'accès aux soins nécessités par son état de santé : telle est la ligne directrice que s'est fixée la commission de l'aménagement du territoire et du développement durable dans cette nouvelle contribution à la résorption des « déserts médicaux » , après deux précédents rapports d'information, en 2013 et en 2020.
Malgré les mises en garde et faute d'avoir mis en oeuvre les recommandations anciennes et récurrentes de la commission, les inégalités territoriales d'accès aux soins continuent de se creuser et une partie croissante de la population éprouve de grandes difficultés à organiser son parcours de soins dans de bonnes conditions : renoncements aux soins , délais d'attente et nombre de Français sans médecin traitant obligent, en effet, à envisager des solutions innovantes pour réduire de toute urgence les fractures médicales entre les territoires .
Sur proposition du rapporteur Bruno Rojouan, la commission recommande, à l'unanimité, une combinaison ambitieuse et pragmatique de mesures d'équilibrage territorial de l'offre de soins, libératrices de temps médical et d'accroissement du nombre de professionnels de santé formés, en associant les collectivités territoriales qui sont en première ligne.
Le temps médical est une ressource rare et la situation médicale va encore se dégrader au cours de la décennie à venir. Forte de ce constat, la commission propose d'agir pour faire face à l'urgence, favoriser l'exercice médical dans les zones sous-denses et renforcer les capacités de formation de l'Université, afin de garantir l'équité territoriale en matière d'accès aux soins.
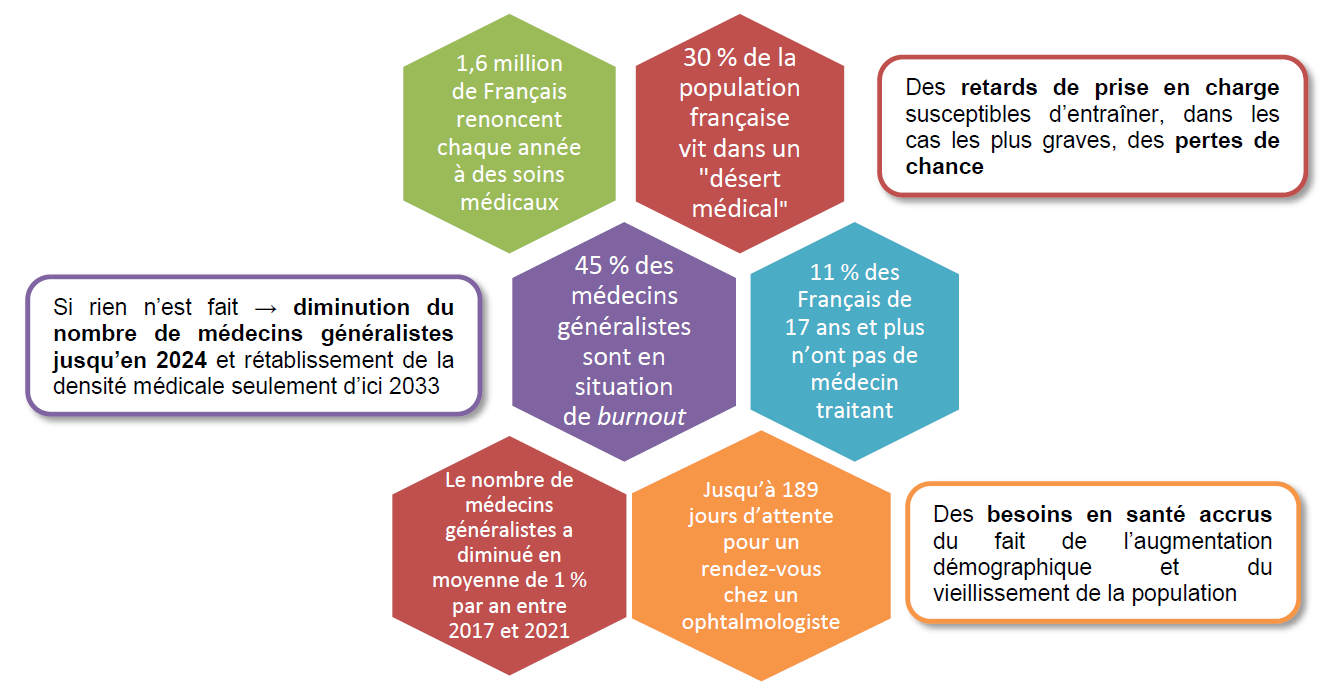
Les chiffres accablants de la désertification médicale
I. FAIRE FACE À L'URGENCE EN OPTIMISANT LE TEMPS MÉDICAL DISPONIBLE AU BÉNÉFICE DES PATIENTS
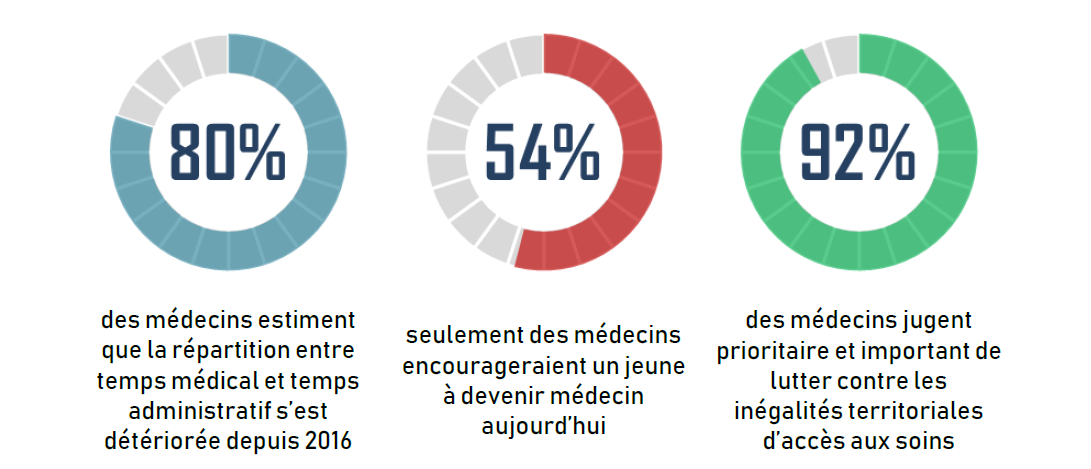
Source : Enquête « Soigner demain » du Conseil national de l'ordre des médecins (CNOM).
A. DÉCHARGER LE MÉDECIN DU TEMPS ADMINISTRATIF ET FLUIDIFIER LA RÉPARTITION DES TÂCHES ENTRE PROFESSIONNELS DE SANTÉ
« Le temps médical, sous toutes ses facettes, est cannibalisé par le poids du temps administratif ». La formule utilisée par le CNOM illustre bien l'impérieuse nécessité d' augmenter le temps médical en déchargeant le médecin de la gestion de la complexité administrative. Cette exigence est d'autant plus cruciale que les attentes sociales envers le médecin sont fortes, particulièrement dans les zones sous-denses. 45 % des médecins sont en situation de burnout .
ð Accompagner de manière plus volontariste la montée en puissance des assistants médicaux et permettre le recrutement d'un assistant médical pour un ou plusieurs médecins dans les territoires sous-dotés.
ð Créer le statut d'infirmier en pratique avancée praticien , permettre aux pharmaciens de renouveler les prescriptions médicales, élargir la dispensation sous protocole, expérimenter l'accès direct à certaines professions médicales et accroître les gestes médicaux prodigués par d'autres professionnels avec des protocoles sécurisés.
B. GARANTIR L'ATTRACTIVITÉ DES PROFESSIONS MÉDICALES ET RENDRE PLUS INCITATIF LE CUMUL EMPLOI-RETRAITE
« Le métier de médecin, une vocation de plus en plus lourde à porter » : après des études longues et éprouvantes, un exercice exigeant et une vaste amplitude horaire, les jeunes praticiens éprouvent de plus en plus une peur à l'installation . En outre, la valeur de l'acte médical en France est l'une des plus faibles d'Europe et le sentiment d'une perte d'attractivité du métier de médecin se fait jour. Il faut donc soutenir l'exercice libéral , essentiel au bon maillage territorial des soins de ville et garant de l'équité territoriale en matière de santé.
Par ailleurs, aujourd'hui 12 422 médecins sont en situation de cumul emploi-retraite, ce qui contribue à lisser, de manière artificielle, les baisses de temps médical consécutives aux départs à la retraite , plus importants que les arrivées de jeunes médecins formés. Même s'il s'agit d'une situation transitoire, ce temps médical est précieux et doit être mieux valorisé.
ð Relever les honoraires de consultation des médecins généralistes de secteur 1 à 30 €, sans augmentation du reste à charge pour les patients.
ð Rendre plus attractive la poursuite de l'activité médicale par les médecins retraités dans les zones sous-denses par l'exonération des cotisations retraite.
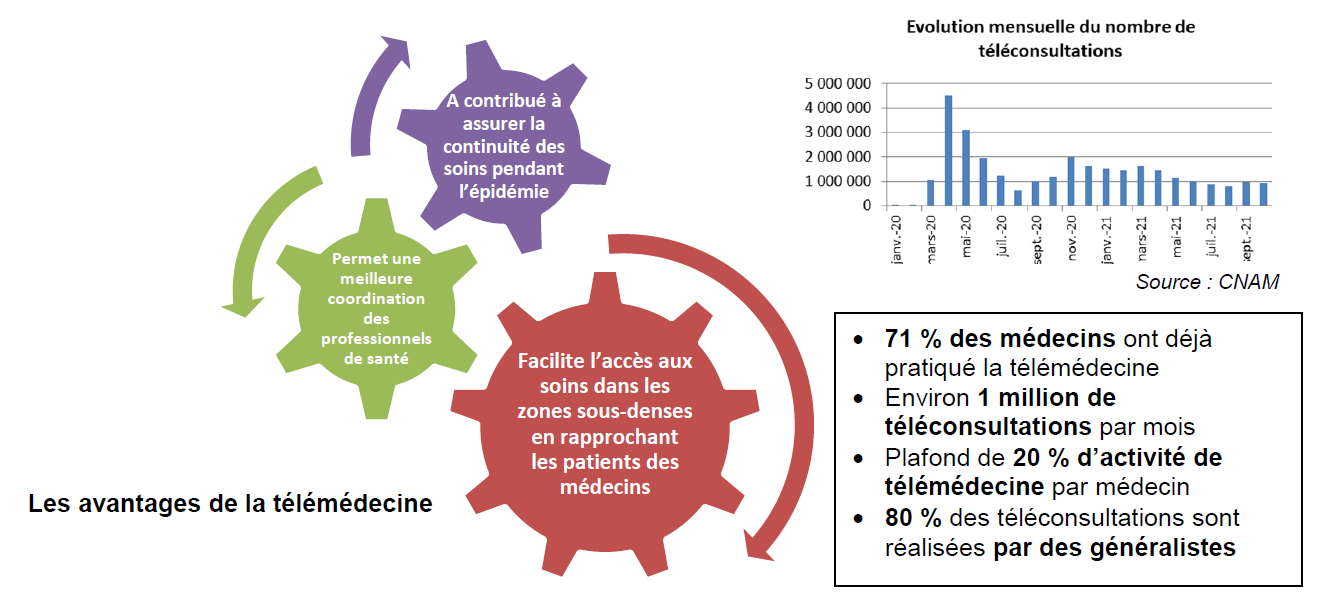
C. SOUTENIR LE DÉPLOIEMENT DE LA TÉLÉMÉDECINE
Depuis le début de la crise sanitaire, la télémédecine est progressivement entrée dans le quotidien des Français : son recours s'est banalisé et sa contribution à l'accès aux soins est apparue avec évidence. Même si cette modalité ne doit pas constituer l'unique voie d'entrée dans le parcours de soins, il convient de faciliter son usage , en accompagnant prioritairement les patients résidant dans les territoires sous-denses éloignés du numérique.
ð Garantir le remboursement sans condition par l'Assurance Maladie des téléconsultations pour les patients résidant en zone d'intervention prioritaire .
ð Encourager le déploiement de bornes de téléconsultation dans les territoires sous-denses en instaurant un accompagnement par un professionnel de santé.
II. PROMOUVOIR ET FACILITER L'EXERCICE DANS LES ZONES SOUS-DENSES
A. CORRIGER LES DÉSÉQUILIBRES MÉDICAUX LES PLUS FLAGRANTS EN AGISSANT SUR L'INSTALLATION DES MÉDECINS
Les écarts de densité médicale sont particulièrement marqués entre départements et l'accessibilité aux soins des Français continue de se détériorer : près d'un tiers des Français résident aujourd'hui dans un « désert médical » . Le nombre de médecins généralistes par rapport à la population a diminué en moyenne d'1 % par an entre 2017 et 2021 et les trois quarts des départements subissent une érosion de leur densité médicale .
Carte publiée dans Le Monde du 15 mars 2022.
Sources : Recensements de la population, Insee ; ASIP-Santé RPPS - Drees, ministère de la santé.
Données au 1 er janvier du millésime.
Conception et calculs : Emmanuel Vigneron, professeur honoraire des universités, Infographie Le Monde.
En considérant la pyramide des âges des médecins et la restriction du nombre d'étudiants du fait du numerus clausus , si rien n'est fait, le pire est devant nous. La perspective d'une décennie noire en termes de démographie médicale est une réalité. Ces constats accablants imposent des mesures fortes et des solutions innovantes pour garantir une meilleure répartition territoriale des professionnels de santé. Il en va de l' équité territoriale et du respect du pacte républicain .
ð Instaurer un Conseil national d'orientation de l'accès territorial aux soins et des commissions départementales de la démographie médicale.
ð Conditionner , dans les zones sur-dotées, l'installation à la cessation d'activité d'un médecin exerçant la même spécialité pour une meilleure répartition territoriale.
ð Instaurer un conventionnement sélectif temporaire pour rééquilibrer les installations dans les territoires sous-dotés et rompre avec les fractures médicales inacceptables.
B. INCITER LES COLLECTIVITÉS TERRITORIALES À INSTAURER DES GUICHETS UNIQUES
Après une décennie d'aides à l'installation qui n'ont pas produit les résultats escomptés, les élus locaux éprouvent une forme de lassitude devant les difficultés à attirer et retenir les professions de santé . Il ne saurait être question de fonder une politique d'attractivité médicale sur les seules aides financières , dont les effets n'ont pas été mesurés à ce jour.
Il faut mobiliser d'autres leviers d'aménagement du territoire : pour les jeunes praticiens, le bien-être et la qualité de vie priment sur le salaire . L'accompagnement humain est également fondamental : les collectivités territoriales seraient particulièrement indiquées pour donner de la lisibilité territoriale à un projet d'installation et apporter une aide individualisée aux professionnels de santé ainsi qu'aux étudiants .
ð Évaluer les dispositifs incitatifs à l'installation des professionnels de santé pour en finir avec les aides inopérantes.
ð Favoriser la création de guichets uniques , instruments de l'attractivité médicale des territoires et points d'entrée des professions de santé et des étudiants.
C. AUGMENTER LE NOMBRE DE TERRAINS DE STAGE DANS LES ZONES SOUS-DENSES ET LEVER LES FREINS À LEUR ATTRACTIVITÉ
ð Renforcer l'attractivité du statut de maître de stage des universités (MSU) dans les zones sous-denses en majorant les honoraires pédagogiques de 30 % .
ð Revaloriser et procéder à la barémisation des indemnités de transport pour un meilleur déploiement des internes de médecine générale dans les zones sous-denses.
ð Favoriser l'accueil des étudiants en santé dans tous les territoires et expérimenter des internats ruraux dans les zones d'intervention prioritaire.
D. RENFORCER L'ATTRACTIVITÉ DE LA MÉDECINE GÉNÉRALE EN CRÉANT UNE QUATRIÈME ANNÉE PROFESSIONNALISANTE
À la différence des internes des autres spécialités médicales, le troisième cycle de médecine générale ne dure que trois ans. Son harmonisation à 4 ans permettrait de valoriser cette spécialité tout en favorisant l'exercice dans les zones sous-denses, grâce à une meilleure couverture territoriale des docteurs junior , qui exercent des fonctions de prévention, de diagnostic et de soins sous le régime de l'autonomie supervisée.
Cette proposition se justifie par la démographie médicale particulièrement fragile des médecins généralistes et le caractère stratégique de la médecine de premier recours .
ð Créer une 4 e année de troisième cycle pour la médecine générale qui permettrait l'arrivée de 3 900 médecins junior, prioritairement dans les zones sous-denses.
ð Accroître le nombre d'étudiants en médecine générale en élevant de 40 à 50 % le nombre de places dédiées lors des épreuves de fin de deuxième cycle.
E. RENFORCER LES INCITATIONS À EXERCER DANS LES ZONES SOUS-DENSES, ACCOMPAGNER LE REGROUPEMENT DES MÉDECINS ET L'EXERCICE EN PLUSIEURS LIEUX
L' exercice multisite des médecines est une solution alternative à l'installation qui permet d'accroitre le temps médical sur un territoire donné et de libérer du temps médical supplémentaire dans les zones sous-denses . Sur cet aspect, les collectivités territoriales pourraient mettre à disposition des lieux d'exercice adaptés à la pratique ponctuelle de la médecine ; pour les y aider, une dotation spécifique pourrait être créée, afin de ne pas faire peser sur elles la charge d'une politique publique dont la responsabilité incombe à l'État .
ð Créer une dotation de lutte contre la désertification médicale pour aider les collectivités territoriales dans leurs actions en faveur de l'accès aux soins.
ð Développer une offre de soins itinérante dans les territoires les plus ruraux.
ð Majorer l'aide au bénéfice des médecins exerçant dans les zones sous-denses, défiscaliser les permanences de soins dans ces mêmes zones et majorer les droits à retraite au terme de 3 ou 5 ans d'exercice dans une zone d'intervention prioritaire.
III. ACCROÎTRE LES CAPACITÉS DE FORMATION UNIVERSITAIRE ET DÉCONCENTRER UNE PARTIE DES DÉCISIONS EN MATIÈRE D'OFFRE MÉDICALE
A. REHAUSSER DE MANIÈRE SUBSTANTIELLE LES CAPACITÉS DE FORMATION DES FACULTÉS ET DES INSTITUTS DE FORMATION
ð Accroître significativement les capacités de formation des facultés de médecine et recruter des enseignants supplémentaires en médecine générale, trop peu nombreux.
ð Rehausser le nombre de places à l'internat dans les spécialités les plus attractives au sein des régions ayant des difficultés à attirer de nouveaux internes.
B. DIVERSIFIER L'ORIGINE DES ÉTUDIANTS EN MÉDECINE POUR FAVORISER DES INSTALLATIONS TERRITORIALES MIEUX RÉPARTIES
Avec à peine 8 % de fils ou filles d'ouvriers et une majorité d'enfants de cadres et de professions intellectuelles supérieures, les étudiants en médecine sont majoritairement issus de classes sociales favorisées . Leur réussite est, de plus, étroitement corrélée aux origines socio-économiques. Il convient d'être bien plus ambitieux pour favoriser la diversité , afin de former de nouveaux profils d'étudiants répondant mieux aux besoins des zones sous-denses.
ð Diversifier l'origine sociale et géographique des étudiants en santé par un système d'accompagnement et de bourses pour les étudiants issus de zones sous-denses.
C. DÉCONCENTRER LES PROCESSUS DE DÉCISION EN MATIÈRE D'OFFRE DE SOINS LIBÉRALE
La politique de santé relève aujourd'hui de la seule responsabilité de l'État, qui doit garantir « la continuité, l'accessibilité, la qualité, la sécurité et l'efficience de la prise en charge de la population, en tenant compte des spécificités géographiques, démographiques et saisonnières de chaque territoire, afin de concourir à l'équité territoriale » (code de la santé publique). Ni l'engagement du législateur ni la parole de l'État ne sont à cet égard respectés . Cet échec est d'autant plus cuisant qu'il n'existe pas de mécanismes correctifs ni d'instance responsable des inégalités territoriales d'accès aux soins. Il faut donc y remédier au plus vite.
Par ailleurs, les collectivités territoriales, face aux carences de l'État, n'ont pas ménagé leurs efforts pour apporter des réponses aux attentes médicales de leurs habitants. Mais elles sont démunies : il convient donc de renforcer leurs moyens juridiques et financiers , dans la continuité des avancées de la loi « 3DS » du 21 février 2022, afin que l'échelon territorial puisse contribuer à la vision stratégique et à l'élaboration des mesures pour répondre aux inégalités d'accès aux soins.
ð Réaffirmer la mission de service public du système de santé et développer la notion de responsabilité populationnelle territoriale.
ð Mieux associer les élus dans l'organisation de proximité des soins , dans une logique de subsidiarité, renforcer les moyens alloués aux délégations départementales des ARS et leur octroyer des compétences décisionnelles.