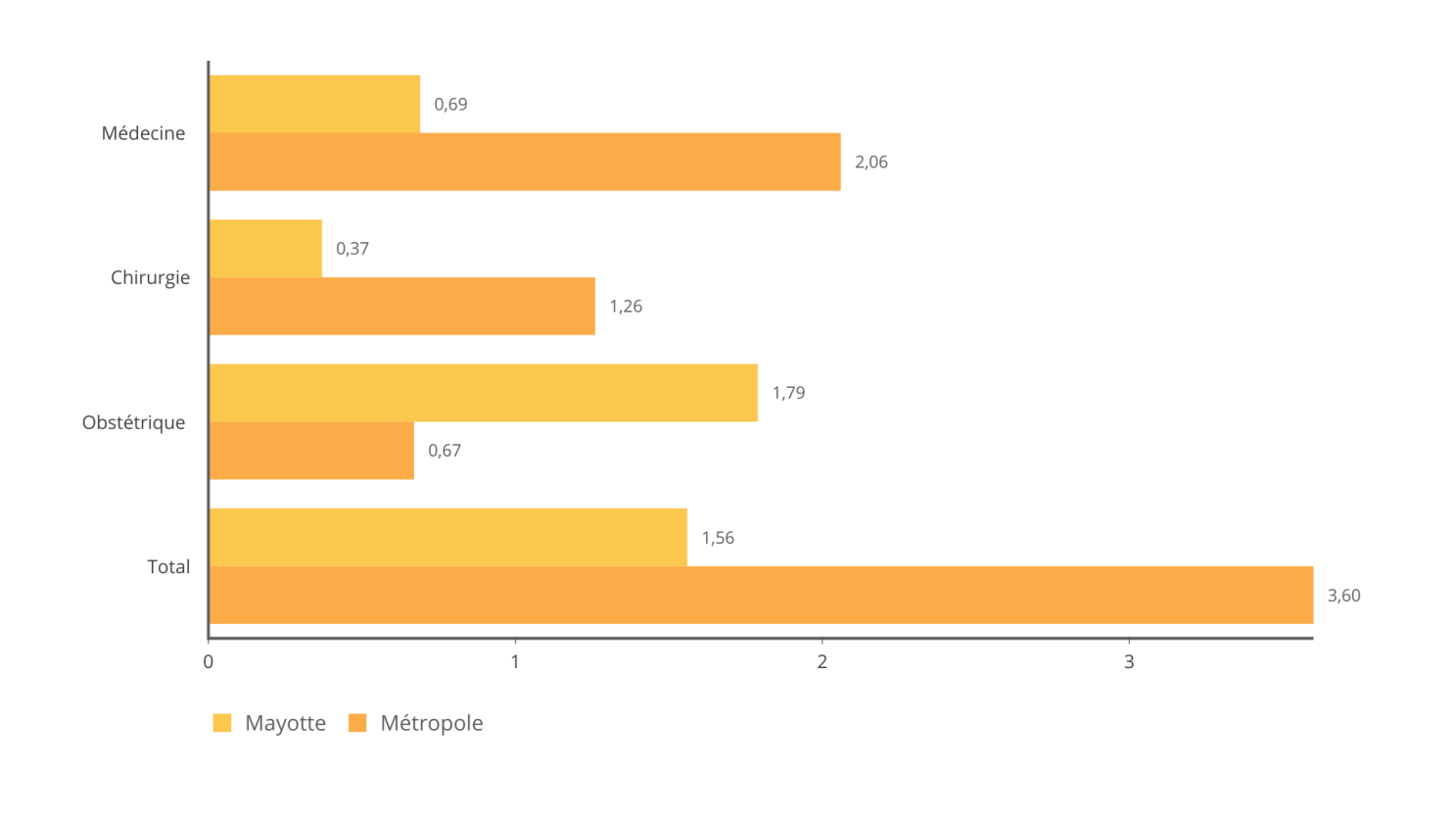Rapport d'information n° 833 (2021-2022) de Mme Catherine DEROCHE , MM. Jean-Luc FICHET , Dominique THÉOPHILE et Mme Laurence COHEN , fait au nom de la commission des affaires sociales, déposé le 27 juillet 2022
Disponible au format PDF (1,7 Moctet)
Synthèse du rapport (837 Koctets)
-
AVANT-PROPOS
-
LISTE DES PRINCIPALES PROPOSITIONS
-
RAPPORT
-
I. UNE POPULATION JEUNE MAIS DES DÉTERMINANTS
DE SANTÉ DÉFAVORABLES
-
A. UN PROFIL DE POPULATION JEUNE MAIS UNE
MORTALITÉ INFANTILE ÉLEVÉE ET DES RISQUES
IDENTIFIÉS SUR CERTAINES PATHOLOGIES
-
B. UNE SITUATION SANITAIRE PARFOIS COMPARABLE
À CELLE DE PAYS EN DÉVELOPPEMENT
-
A. UN PROFIL DE POPULATION JEUNE MAIS UNE
MORTALITÉ INFANTILE ÉLEVÉE ET DES RISQUES
IDENTIFIÉS SUR CERTAINES PATHOLOGIES
-
II. UNE OFFRE DE SOINS LOCALE QUI DEMEURE
TRÈS EN DEÇÀ DES STANDARDS HEXAGONAUX
-
A. LE CENTRE HOSPITALIER DE MAYOTTE, ACTEUR QUASI
EXCLUSIF DE L'OFFRE DE SOINS
-
B. UNE MÉDECINE DE VILLE ENCORE
EMBRYONNAIRE
-
C. UNE ABSENCE DE PERMANENCE DES SOINS
AMBULATOIRES
-
A. LE CENTRE HOSPITALIER DE MAYOTTE, ACTEUR QUASI
EXCLUSIF DE L'OFFRE DE SOINS
-
III. UN SYSTÈME DE SOINS EN SURCHAUFFE ET
FORTEMENT DÉPENDANT DE LA RÉUNION
-
A. UNE ACTIVITÉ QUI DÉPASSE LES
CAPACITÉS ET SE LIMITE LE PLUS SOUVENT AUX URGENCES ET À LA
MATERNITÉ
-
B. UNE DÉPENDANCE FORTE AUX
ÉTABLISSEMENTS DE LA RÉUNION ET AUX RENFORTS
HEXAGONAUX
-
C. UNE PRISE EN CHARGE DES PERSONNES EN SITUATION
IRRÉGULIÈRE QUI PÈSE SUR LES ÉTABLISSEMENTS
-
A. UNE ACTIVITÉ QUI DÉPASSE LES
CAPACITÉS ET SE LIMITE LE PLUS SOUVENT AUX URGENCES ET À LA
MATERNITÉ
-
IV. LA STRUCTURATION SALVATRICE D'UNE AGENCE
RÉGIONALE DE SANTÉ PROPRE AU DÉPARTEMENT
-
I. UNE POPULATION JEUNE MAIS DES DÉTERMINANTS
DE SANTÉ DÉFAVORABLES
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
N° 833
SÉNAT
SESSION EXTRAORDINAIRE DE 2021-2022
Enregistré à la Présidence du Sénat le 27 juillet 2022
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1)
sur
l'
accès
aux
soins
à
Mayotte
,
Par Mme Catherine DEROCHE, MM. Jean-Luc FICHET,
Dominique
THÉOPHILE et Mme Laurence COHEN,
Sénatrices et Sénateurs
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; Mme Élisabeth Doineau , rapporteure générale ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Brigitte Devésa, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Daphné Ract-Madoux, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, MM. Dominique Théophile, Jean-Marie Vanlerenberghe, Mme Mélanie Vogel .
AVANT-PROPOS
Mesdames, Messieurs,
Soucieuse de veiller à la qualité de l'accès aux soins dans l'ensemble du pays, la commission des affaires sociales du Sénat se rend régulièrement dans les territoires pour y évaluer l'offre de soins disponible et l'adéquation de celle-ci aux besoins de la population.
Alors que les outre-mer connaissent des défis multiples en termes de développement, l'état de santé des habitantes et habitants des territoires ultramarins est souvent plus dégradé que dans l'Hexagone et certaines pathologies comme l'obésité y montrent une prévalence plus forte encore.
Surtout, la garantie d'un accès aux soins dans des conditions appropriées et dans des délais raisonnables est particulièrement contrainte outre-mer, quand l'éloignement, la taille et l'isolement des territoires sont autant de difficultés à assurer la bonne continuité de l'offre au service des populations.
C'est dans ce contexte que la commission des affaires sociales avait réalisé deux précédentes missions, en 2016 à La Réunion pour s'intéresser au rôle du centre hospitalier universitaire (CHU) et au rayonnement des établissements réunionnais dans l'océan Indien, et en 2018 en Guyane et en Guadeloupe, pour analyser les défis sanitaires et la situation après, notamment, l'incendie du CHU de Pointe-à-Pitre.
Initialement prévu en 2020, le déplacement souhaité par le bureau de la commission des affaires sociales et consacré à l'accès aux soins à Mayotte n'a pu se tenir ni en 2020 ni en 2021 en raison de l'épidémie de covid-19. La mission s'est finalement déroulée du 28 février au 5 mars 2022 et a compris une journée à La Réunion et quatre journées à Mayotte.
À l'occasion de ce déplacement, la délégation de la commission des affaires sociales a pu appréhender les particularités de l'offre de soins, qui repose quasi exclusivement sur le centre hospitalier de Mayotte avec, autour de l'hôpital central, ses structures décentralisées que sont les centres médicaux de référence et les centres de consultations périphériques.
Les sénatrices et sénateurs ont pu constater que les établissements disponibles étaient largement débordés au regard des besoins d'une population dans une situation de grande précarité et dont une part substantielle est en situation irrégulière. Surtout, les travaux engagés de modernisation et de consolidation du système de santé, qui sont à saluer, suivent un rythme dépassé par celui d'une démographie galopante, avec une contrainte migratoire et un nombre de naissances toujours croissants.
Ainsi, l'accès aux soins à Mayotte se borne souvent à gérer les urgences, sans pouvoir proposer une prise en charge et un suivi adéquats y compris pour des pathologies qui pourraient être traitées sur place. L'activité hospitalière est de fait essentiellement tournée vers la maternité, quand les activités de chirurgie programmées sont réduites voire inexistantes, dirigées vers La Réunion, à plus de 1 400 kilomètres.
Pour autant, face à cette situation extrêmement préoccupante à bien des égards, la commission ne se résout pas au découragement et à l'abandon des Mahorais. Aussi, pour accompagner la structuration du système de soins de l'île, les conditions de son accès et soutenir durablement le développement de Mayotte et l'amélioration du niveau de santé de sa population, la commission a formulé une série de cinq recommandations visant à apporter des moyens appropriés mais aussi à adapter l'organisation du système de santé.
La situation d'hypertension constante que subit le système de soins de Mayotte se doit de recevoir une réponse cohérente, structurée et ambitieuse au service de la santé des Mahoraises et des Mahorais.
LISTE DES PRINCIPALES PROPOSITIONS
Recommandation n° 1 : Soutenir la structuration de l'offre de soins à Mayotte et la montée en capacité du centre hospitalier de Mayotte et des structures de santé par un plan à horizon 2035 permettant une visibilité pour les acteurs locaux et des déclinaisons pluriannuelles dans le cadre du plan régional de santé.
Assurer un suivi pluriannuel des engagements et évaluer la capacité de ces actions à répondre aux besoins de santé et à renforcer l'attractivité du territoire pour les professionnels de santé.
(Gouvernement / Agence régionale de santé)
Recommandation n° 2 : Réaliser, suivant les constats de l'agence régionale de santé, les adaptations législatives et réglementaires pour mieux faire correspondre le droit applicable aux réalités du territoire .
Faire
entrer dans le droit commun les dispositifs qui
le peuvent
- comme le cadre applicable aux URPS - et
prévoir les dérogations aujourd'hui rendues
nécessaires par les particularités de la situation
mahoraise
- par exemple concernant l'autorisation des
maternités périphériques -.
Répondre plus efficacement aux demandes de dérogations formulées par le directeur général de l'agence régionale de santé .
(Gouvernement / Parlement / Agence régionale de santé)
Recommandation n° 3 : Assurer rapidement une capacité de recours programmés aux soins primaires et garantir dans les prochaines années une capacité de soins programmés en chirurgie .
Renforcer les offres de consultations de médecine et soutenir des actions d' « aller vers » à destination des populations précaires.
(Centre hospitalier de Mayotte)
Recommandation n° 4 : Conduire la réalisation des engagements relatifs aux droits à l'assurance maladie . Envisager l'extension à Mayotte de la protection universelle maladie (PUMa) et réaliser rapidement l'arrivée de la CMU-C et des exonérations de ticket modérateur selon le revenu.
Engager une réflexion sur le droit applicable concernant la prise en charge de frais de santé des personnes en situation irrégulière et la possibilité de l'aide médicale d'État lors d'une résidence constatée de plus de trois mois.
(Gouvernement / Assurance maladie)
Recommandation n° 5 : Renforcer, avec les collectivités locales, le réseau des bornes fontaines soutenu par l'agence régionale de santé et assurer des points d'accès gratuit à l'eau potable sur le territoire.
(Agence régionale de santé / Département et communes de Mayotte)
RAPPORT
I. UNE POPULATION JEUNE MAIS DES DÉTERMINANTS DE SANTÉ DÉFAVORABLES
A. UN PROFIL DE POPULATION JEUNE MAIS UNE MORTALITÉ INFANTILE ÉLEVÉE ET DES RISQUES IDENTIFIÉS SUR CERTAINES PATHOLOGIES
1. Un état de santé moins bon que dans l'Hexagone pour une population plus jeune
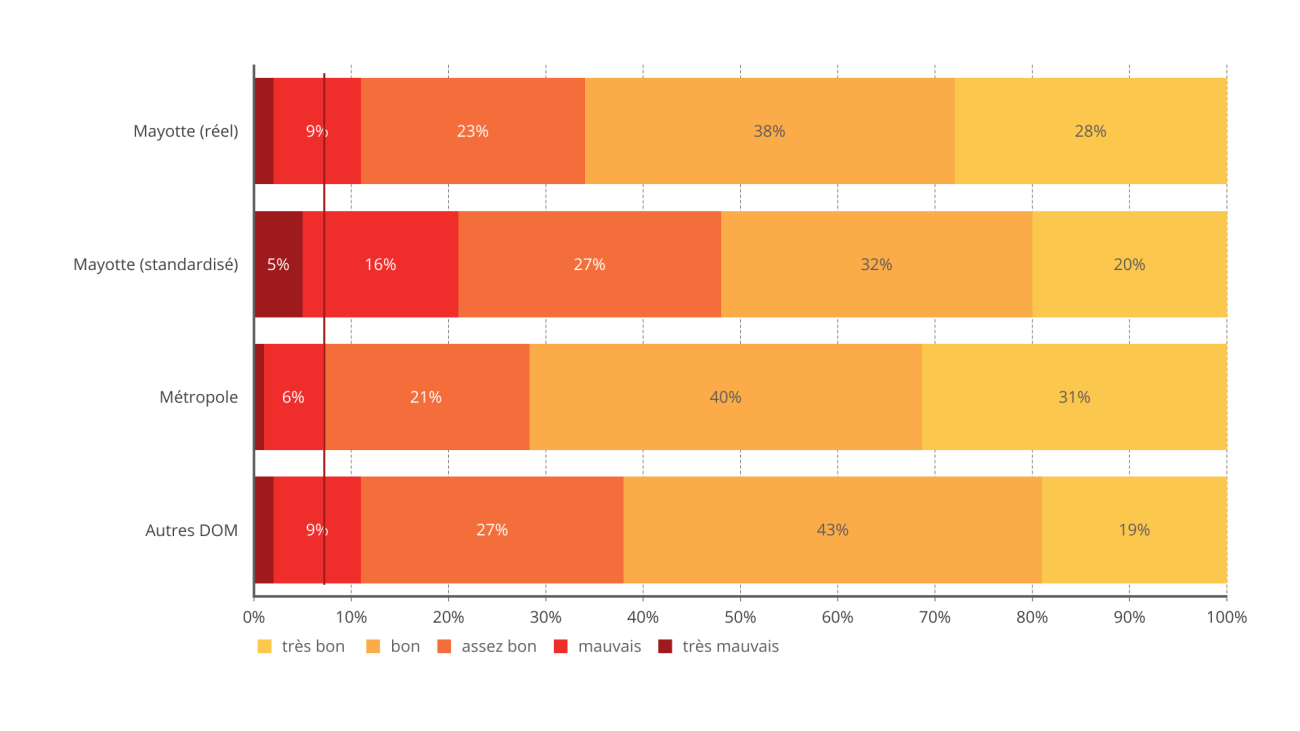
« Un habitant de Mayotte sur neuf s'estime en mauvaise ou très mauvaise santé en 2019 . Cette part est plus élevée qu'en métropole, alors que la population est beaucoup plus jeune. » C'est le constat fait par l'Insee en 2021, dans son enquête Santé DOM en 2019 1 ( * ) .
Perception de l'état de santé selon le territoire de résidence, en 2019
Source : Commission des affaires sociales du Sénat, d'après les données Drees-Irdes-Insee, Enquête santé DOM, EHIS, 2019 ; Insee, Estimations de population
La population du territoire est très jeune ; six Mahorais sur dix ont moins de 25 ans 2 ( * ) , ce qui explique un taux de mortalité inférieur à celui de l'Hexagone. Cependant, et paradoxalement, cette population jeune n'est pas nécessairement en bonne santé . Surtout, le « redressement » proposé sur une structure en âge comparable au niveau national montre une proportion de population déclarant un état mauvais ou très mauvais près de trois fois supérieur à l'Hexagone.
En outre, le taux de mortalité est particulièrement supérieur à l'Hexagone dans certaines tranches d'âges. Ainsi, la mortalité infantile atteint 9,6 %o contre 3,8 %o dans l'Hexagone .
La malnutrition touche encore 10 % des enfants de 4 à 10 ans.
Les populations âgées montrent également un état de santé dégradé : 47 % des plus de 65 ans estiment leur état mauvais ou très mauvais , et présentent par ailleurs un taux de dépendance particulièrement élevé. L'espérance de vie est de 75 ans, inférieure de huit ans à celle de l'Hexagone.
2. Un profil sanitaire entre celui d'un pays pauvre et celui d'un pays développé
L'état de santé de la population de Mayotte est paradoxal.
Territoire confronté à une extrême pauvreté, Mayotte connaît toujours des maladies infectieuses peu présentes au niveau national , comme l' hépatite A ou a vu des résurgences de choléra ou d'épidémies de fièvres typhoïdes . En 2018, Mayotte enregistrait encore 140 cas de leptospirose et 54 cas de tuberculose . En outre, dans son contexte géographique, le paludisme demeure un problème de santé publique, avec une recrudescence de cas importés. Le département, comme La Réunion, est enfin exposé aux épidémies de dengue .
Ces enjeux particuliers nécessitent des actions de lutte anti-vectorielle. La commission a à ce titre pu accompagner les équipes de l'ARS chargés de la lutte anti-vectorielle, avec des renforts de la réserve sanitaire, sur des interventions de dépistage de la gale , alors que des foyers importants avaient été identifiés au début 2022.
De l'autre côté, Mayotte affronte également les défis sanitaires contemporains avec, par exemple, une forte prévalence de surpoids et d'obésité. 26 % de la population était obèse en 2019 selon l'Insee, soit une proportion nettement supérieure à l'Hexagone (14 %) mais aussi aux autres départements ultramarins, dont le taux d'obésité ne dépasse pas 20 %. Surtout, les formes sévères ou morbides concernent aujourd'hui 15 % des femmes .
3. Une population éloignée des soins
a) Un renoncement aux soins important
Le renoncement aux soins est particulièrement préoccupant sur l'île. 45 % des habitants de plus de 15 ans déclarent avoir dû renoncer à des soins en 2019 3 ( * ) .
Ce renoncement atteint 38 % y compris chez les personnes ayant des droits ouverts à l'assurance maladie . Ces taux sont là encore largement supérieurs à l'Hexagone et aux autres départements d'outre-mer.
Le renoncement aux soins suit un gradient social très fort, puisque le taux atteint 54 % parmi les personnes au niveau de vie très modeste . Cependant, marqueur de la situation du territoire et signe que le revenu n'est pas nécessairement le seul obstacle, le renoncement aux soins concerne 35 % des personnes considérées comme « non pauvres » .
b) Un niveau de couverture maladie non aligné sur l'Hexagone
Alors que selon la même enquête de l'Insee, 34 % de la population renonce aux soins pour un motif financier, il est important de souligner que les droits à l'assurance maladie ne sont pas encore alignés à Mayotte sur l'Hexagone.
En outre, si le motif financier concerne majoritairement la population non assurée (55 % évoquant ce motif), il touche également les assurés, pour 22 % d'entre eux.
La branche maladie a été créée en 2004 à Mayotte. Alors que la carte Vitale est déployée depuis 2013 sur le département, où elle s'est substituée à une attestation « papier », 57 326 sont actuellement dénombrées.
Pour autant, le régime d'assurance maladie reste bien distinct de l'organisation des droits dans l'Hexagone et les autres départements d'outre-mer. La protection universelle maladie (PUMa) n'y est pas applicable, ni la complémentaire CMU-C - devenue complémentaire santé solidaire dans le droit commun.
La non-applicabilité de ces dispositifs a des conséquences concrètes :
- d'une part, une difficulté financière à accéder aux soins qui n'est pas palliée par les dispositifs de solidarité de droit commun et qui, partant, désincite certains assurés à recourir à la médecine de ville ou aux officines pour leurs soins plutôt qu'au CHM où la prise en charge est totale ;
- d'autre part, des difficultés administratives renforcées . A notamment été soulignée la rupture fréquente des droits pour des personnes en situation régulière au moment du renouvellement des titres de séjour. Il convient d'assurer la bonne continuité des droits, ainsi que le préconisent le Défenseur des droits et Médecins du monde.
Afin de renforcer l'accès aux soins, le Gouvernement s'était engagé, dans le cadre du plan pour l'avenir de Mayotte, à étendre la CMU à Mayotte mais aussi à permettre la prise en charge intégrale des soins pour les assurés, en exonérant de ticket modérateur selon les cas . Ces recommandations allaient dans le sens des recommandations de la mission de l'Inspection générale des affaires sociales en 2017 4 ( * ) .
Cependant, comme l'a constaté la Cour des comptes 5 ( * ) en 2022, la quatrième mesure du plan pour l'avenir de Mayotte, qu'était l'exonération du ticket modérateur et l'instauration de la couverture maladie universelle, n'a pas été mise en oeuvre.
Recommandation : Conduire la réalisation des engagements relatifs aux droits à l'assurance maladie . Envisager l'extension à Mayotte de la protection universelle maladie (PUMa) et réaliser rapidement l'arrivée de la CMU-C et des exonérations de ticket modérateur selon le revenu.
Pour ce qui est des personnes en situation irrégulière, le motif financier est également largement invoqué comme motif de renoncement aux soins, alors que l' aide médicale d'État demeure non applicable à Mayotte .
En dehors des situations d'urgence, les personnes consultant au centre hospitalier de Mayotte peuvent se voir demander une participation forfaitaire de 10 euros ou 25 euros selon les cas, qui inclut les actes médicaux et la délivrance des médicaments prescrits.
Cette participation, qui demeure pourtant très en deçà du coût réel des soins, a été signalée par les associations sur place, Croix-Rouge et Médecins du Monde, comme une réelle barrière pour l'accès aux soins des personnes en situation irrégulière .
c) Un suivi et une prévention difficiles
Les modalités de recours aux soins montrent à Mayotte certaines particularités au regard de l'Hexagone.
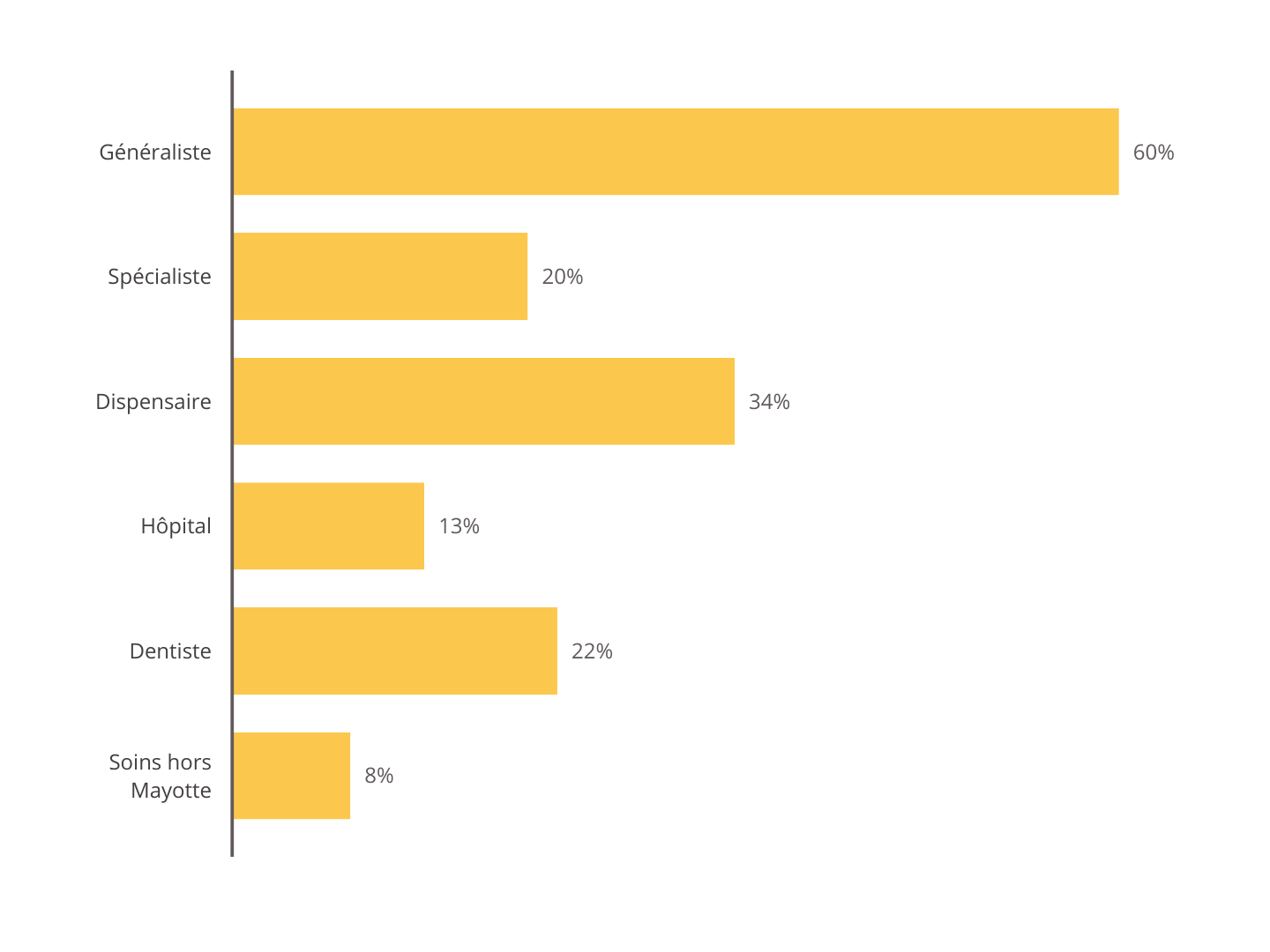
Ainsi, si 60 % des habitants ont consulté au cours de l'année 2019 un généraliste, 34 % ont fréquenté l'un des dispensaires , véritables piliers de l'accès aux soins dans le département.
Or, force est de constater que les dispensaires, s'ils permettent un accès au plus grand nombre, ne sont pas des structures adaptées à une prise en charge suivie et ne s'apparentent pas à un cabinet médical avec un médecin traitant.
Part des personnes ayant consulté dans les 12 derniers mois, par type de soin
Source : Commission des affaires sociales du Sénat, d'après les données Drees-Irdes-Insee, Enquête santé DOM, EHIS, 2019 ; Insee, Estimations de population
Révélateurs également de l'éloignement de la population mahoraise des soins, y compris des soins primaires, certains dépistages ou examens classiques concernent un nombre de personnes bien plus faible que dans l'Hexagone.
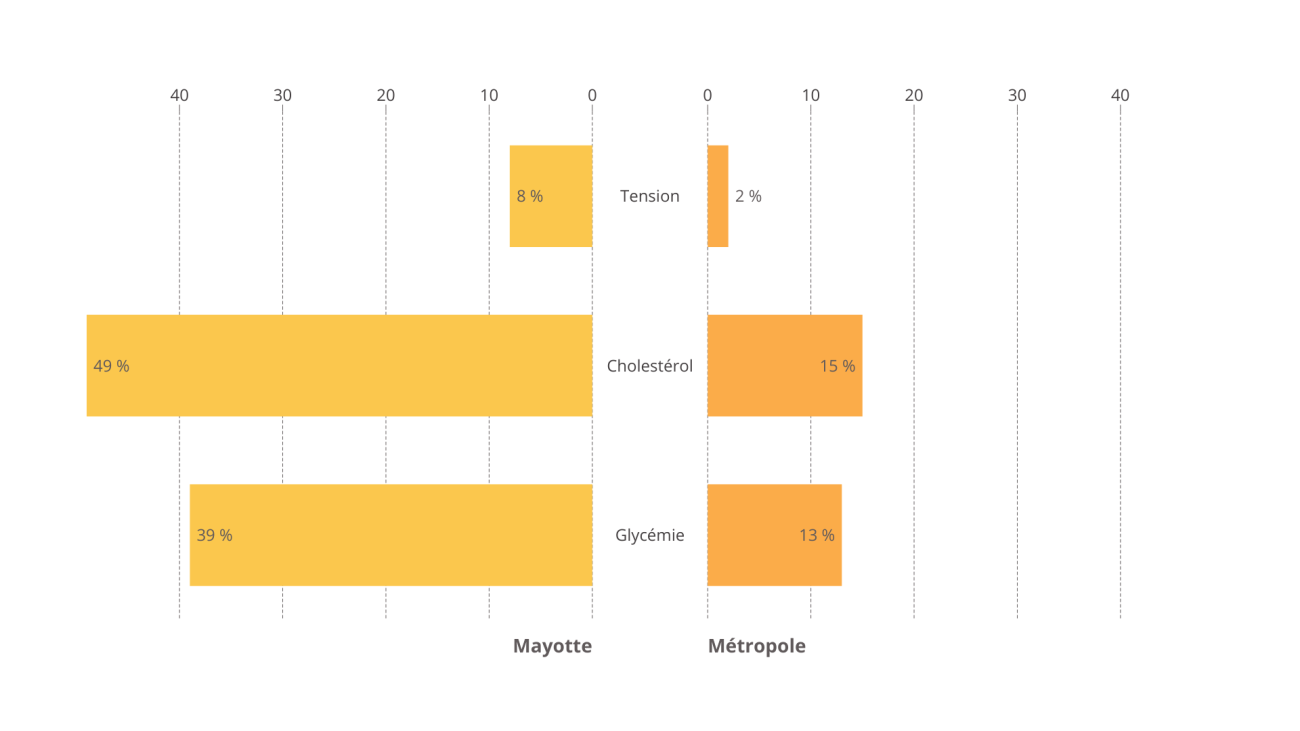
L'Insee a ainsi estimé à près d'un habitant sur deux le nombre de personnes n'ayant jamais eu de mesure de cholestérol, quand ce taux est de 15 % dans l'Hexagone. Plus surprenant encore, 8 % de la population n'aurait jamais eu de prise de tension , pourtant un acte médical très fréquent ; ce taux n'est que de 2 % dans l'Hexagone.
Part des personnes n'ayant jamais mesuré leur tension, cholestérol et glycémie
Source : Commission des affaires sociales du Sénat, d'après les données Drees-Irdes-Insee, Enquête santé DOM, EHIS, 2019 ; Insee, Estimations de population
B. UNE SITUATION SANITAIRE PARFOIS COMPARABLE À CELLE DE PAYS EN DÉVELOPPEMENT
1. Des conditions de vie extrêmement précaires à l'impact direct sur la santé de la population
L'état de santé dégradé que connaît le territoire n'est pas déconnecté de la situation matérielle concrète de la population mahoraise. « Département le plus pauvre » de France, avec un taux de pauvreté de 77,3 % en 2019 6 ( * ) , de loin supérieur à l'ensemble des régions hexagonales ou ultramarines, Mayotte se caractérise encore par des conditions de logement particulièrement difficiles.
Selon l'Insee 7 ( * ) , quatre logements sur dix demeuraient des constructions fragiles, notamment en tôle , bois, végétal ou terre. L'habitat précaire concernait 65 % des étrangers pour 25% des Français natifs de l'île en 2017.
Au-delà de l'accès à l'électricité, dont sont encore dépourvus 10 % des logements, différents indicateurs essentiels sont particulièrement éclairants et préoccupants quant à la difficulté d'assurer une bonne hygiène élémentaire et, partant, de permettre une amélioration de la condition sanitaire de la population.
L'Insee estime ainsi dans son dernier recensement que 54 % des résidences ne disposaient pas de toilettes à l'intérieur , quand 56 % étaient dépourvus de douche ou baignoire. Ces parts, déjà élevées pour les logements « en dur » (31 % et 33 %) sont écrasantes pour ce qui est des maisons en tôle : 92 % n'ont ni WC, ni douche .
Concernant l'accès à l'eau courante , l'Insee estime encore à 29 % le nombre de ménages qui n'en disposaient pas en 2017, soit une proportion identique à celle de 2012 (30 %) et un arrêt de la dynamique d'amélioration constatée depuis 2007, où ce taux atteignait 63 %.
Parmi les 29 % de ménages dépourvus d'accès intérieur à l'eau courante, l'accès à l'eau se fait selon des modes plus ou moins adaptés à une consommation d'eau de qualité satisfaisante. Ainsi, des modes d'usage partagés sont parfois organisés , principalement dans les cours ou en rachats d'eau à des tiers - pour des coûts parfois supérieurs au prix de vente du réseau. L'accès à l'eau par les bornes représente une part importante : 16 % des ménages n'ayant pas d'accès intérieur y ayant recours pour s'approvisionner.
Accès à l'eau à Mayotte
Source : Commission des affaires sociales du Sénat, d'après les données de l'Insee
Cependant, un accès particulièrement préoccupant demeure celui de l'utilisation des eaux de rivière ou ruisseau . En effet, il concerne près de 10 % des personnes n'ayant pas d'accès à l'eau à l'intérieur de leur logement.
Or, comme l'ont souligné les responsables du département de santé publique de l'ARS auprès des sénatrices et sénateurs, ces ruisseaux ou rivières ne permettent absolument pas des conditions satisfaisantes pour un usage alimentaire ou d'hygiène .
En effet, ils sont des lieux de déversement de déchets , avec en conséquence des polluants importants, mais aussi et surtout sont des lieux de vie des animaux , de ruissellement de boues et d' écoulement, notamment lors de pluies, d'eaux usées et d'évacuation des toilettes de fortune aux abords des logements en tôle . Cette eau impropre à la consommation est pourtant souvent utilisée , faute d'accès convenable à une alternative, y compris comme eau de biberon.
C'est dans ce contexte que Mayotte a vu la résurgence de maladies comme le choléra à la fin des années 1990, ou connaît encore des épidémies de fièvres typhoïdes ou d' hépatite A .
2. Une action de l'agence régionale de santé en faveur d'un accès à l'eau potable : l'exemple des bornes fontaines
L'île de Mayotte n'est pas équipée de fontaines publiques de distribution d'eau potable et gratuite .
Après l'apparition du choléra à Mayotte, il avait été décidé en 2001 en complément d'une campagne de vaccination et de mesures d'hygiène, de l'installation de 80 bornes fontaines. 56 bornes fontaines étaient effectivement installées en 2016.
Les membres de la commission présents à Mayotte ont pu se rendre sur plusieurs points d'accès de bornes fontaines et voir leur fonctionnement sur place. L'accès à ces bornes, initialement pris en charge par les communes, a fait place à des cartes prépayées , du fait de factures impayées de certaines communes. Le tarif pratiqué est le même qu'au compteur 8 ( * ) . Ce sont souvent les enfants qui sont chargés d'aller chercher de l'eau. L'accès aux bornes peut enfin être compromis en cas de pluies intenses.
L'ARS de Mayotte prend en charge l'installation de ces bornes , dont l'accès et la maintenance basique sont parfois facilités par la Croix-Rouge. L'installation d'une borne fontaine, dont le coût est estimé à 15 000 euros, se heurte parfois à des problèmes pratiques de disponibilité du foncier , même pour une parcelle de quelques mètres, mais aussi à l'opposition de certains élus locaux.
• Si Mayotte compte aujourd'hui une centaine de bornes, l'ARS estime les besoins à 240 bornes fontaines.
Cette solution alternative d'accès à l'eau, si elle n'est pas pleinement satisfaisante, est un réel apport en termes de santé, réduisant la consommation d'eau de rivière, avec également une réduction des conflits de voisinage sur ce motif.
Lacune cependant constatée de ces accès directs à de l'eau potable et de bonne qualité, les contenants utilisés sont souvent issus d'une réutilisation de barils . Or, faute de lavage adapté, ils contiennent parfois encore des substances toxiques de leurs précédents usages industriels.
Enfin, il a été souligné que l'accès aux bornes fontaines pouvait être rendu difficile par la présence de contrôles de police sur les trajets conduisant au centre de rechargement des cartes ou même parfois aux abords de certaines bornes.
Les bornes fontaines comme lieu de prévention et
d'action
en santé communautaire
Les bornes fontaines constituent des lieux de rassemblement autour de « communautés d'usage », bien identifiées et que les services de l'agence régionale de santé tentent de mettre à profit pour réaliser des actions de prévention.
Ainsi, durant la pandémie de covid-19, ces points de rencontre étaient des relais importants d'information, que l'ARS tente de continuer à mobiliser.
L'action de l'ARS en faveur d'un meilleur accès à l'eau se concrétise également par la mise à disposition de points de distribution ou rampes d'eau . Celles-ci jouent un rôle déterminant, particulièrement en cas de pénuries d'eau.
Dans le cadre de l'épidémie de covid-19 , le ministère des solidarités et de la santé avait donné consigne d'assurer un accès à l'eau potable aux plus précaires dans les bidonvilles. L'ARS avait ainsi mobilisé 400 000 euros au sein du fonds d'intervention régional et 120 rampes avaient été installées en 2020 9 ( * ) .
Recommandation : Renforcer, avec les collectivités locales, le réseau des bornes fontaines soutenu par l'agence régionale de santé et assurer des points d'accès gratuit à l'eau potable sur le territoire.
II. UNE OFFRE DE SOINS LOCALE QUI DEMEURE TRÈS EN DEÇÀ DES STANDARDS HEXAGONAUX
L'offre de soins disponible à Mayotte apparaît considérablement limitée. Cette insuffisance de l'offre emporte des conséquences très concrètes puisque 19 % des personnes ayant dû renoncer à des soins à Mayotte l'ont fait pour cette raison.
A. LE CENTRE HOSPITALIER DE MAYOTTE, ACTEUR QUASI EXCLUSIF DE L'OFFRE DE SOINS
1. Un acteur public quasi unique offreur de soins
Le centre hospitalier de Mayotte est le principal offreur de soins de l'île . Cela vaut pour les soins primaires , en l'absence d'une offre de ville suffisante, mais aussi et surtout pour l'activité hospitalière , le CHM étant le seul établissement de santé de Mayotte.
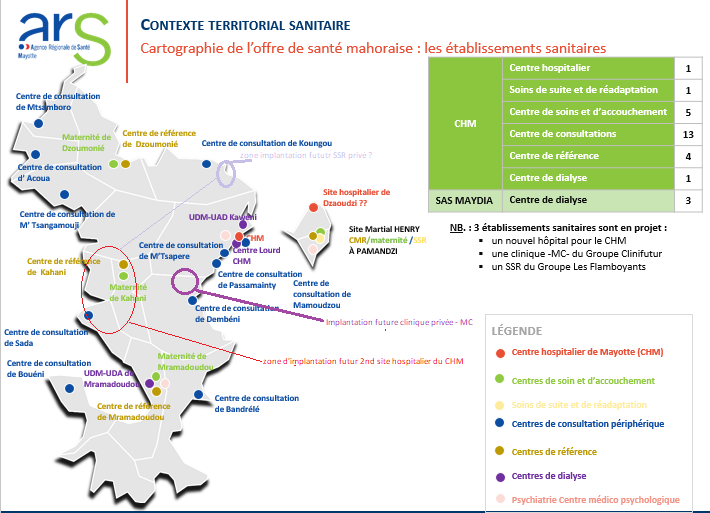
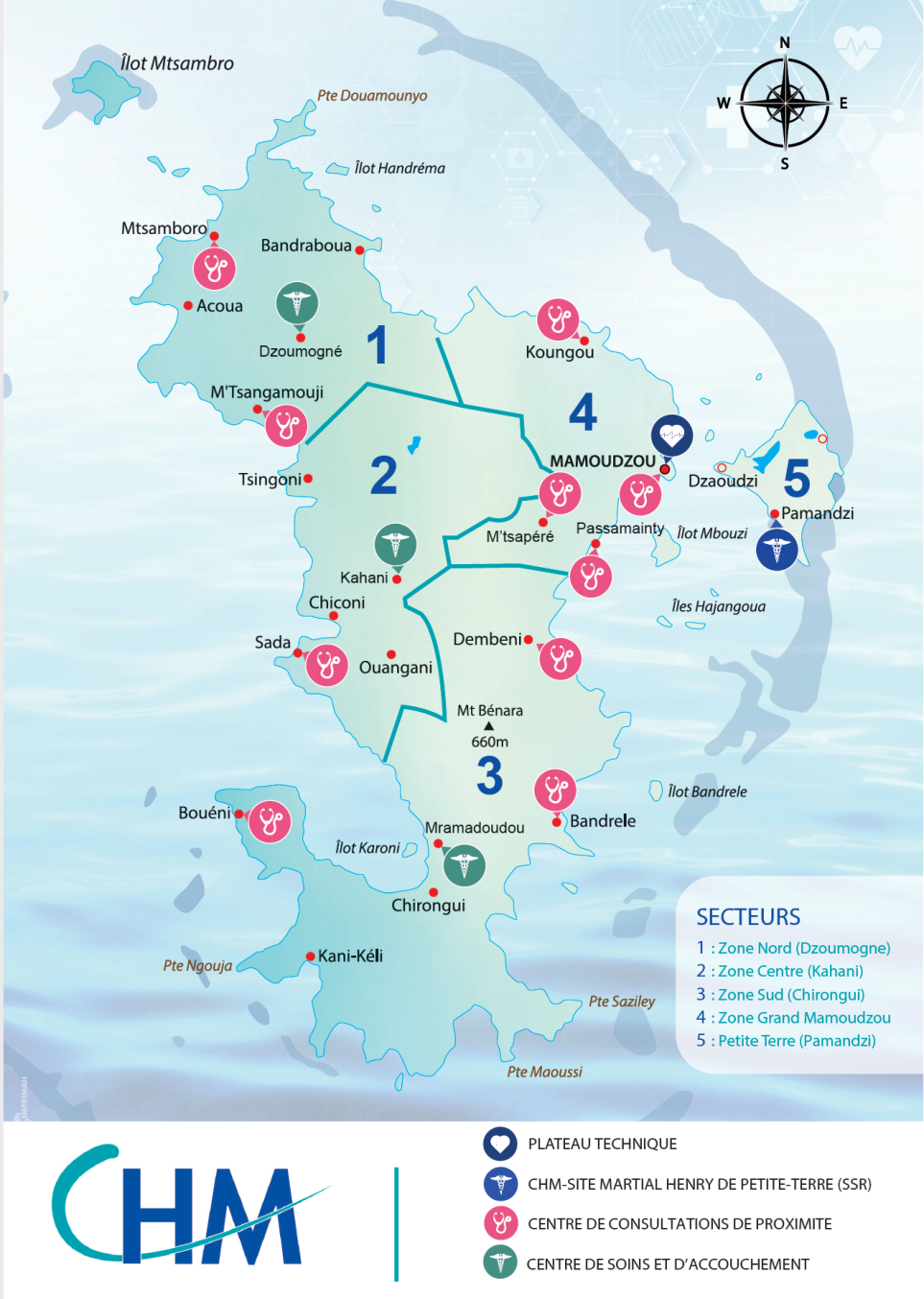
Le CHM et ses différents établissements structurent une offre de soins dans chacune des cinq zones identifiées sur le territoire.
Autour de son site principal , l'hôpital situé à Mamoudzou, le CHM dispose de quatre centres médicaux de référence (CMR), qui comprennent tous une activité de maternité et un accueil médical permanent , ainsi que douze centres de consultations périphériques (CCP) ou « dispensaires » 10 ( * ) .
Cette organisation permet un accès aux soins en proximité sur l'ensemble de l'île, avec un niveau de recours a priori hiérarchisé entre ces trois niveaux d'établissements.
Les sénatrices et sénateurs de la mission ont pu se rendre dans les différentes zones de découpage sanitaire de Mayotte et appréhender les trois niveaux de structure . Outre le site de Mamoudzou, les membres de la délégation ont visité le site Martial Henry, sur Petite-Terre, le centre médical de référence de Dzoumogné, celui de Mramadoudou mais aussi le dispensaire de Koungou.
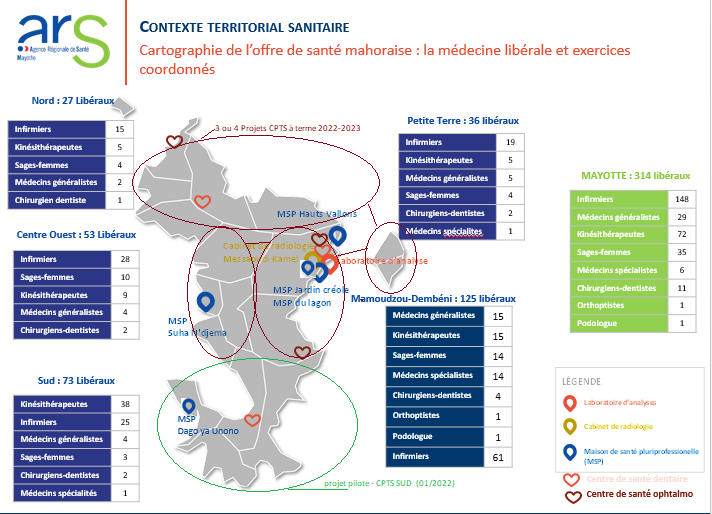
Cartographie de l'offre de santé mahoraise : les établissements sanitaires
Source : Agence régionale de santé de Mayotte
Sites du Centre hospitalier de Mayotte
Source : Centre hospitalier de Mayotte
Concernant l'activité de médecine, chirurgie et obstétrique, celle-ci est essentiellement assurée sur le site principal : l'hôpital de Mamoudzou héberge presque les trois quarts des lits de l'offre hospitalière, avec 282 des 400 lits du CHM .
Une protection maternelle et infantile encore à consolider
La compétence en matière de protection maternelle et infantile a bien été transférée au département sur le modèle du droit commun applicable au niveau national.
Cependant, l'exercice de cette compétence est particulièrement difficile. Une mission d'appui de l'Inspection générale des affaires sociales en 2016 11 ( * ) estimait ainsi que « l'absence de moyens de fonctionnement et le défaut de pilotage sont patents ».
Cependant, les actions mises en oeuvre à l'issue de cette mission et les financements nouveaux n'ont pas permis d'atteindre une situation satisfaisante en 2022. La PMI peine encore aujourd'hui à assurer certaines missions essentielles, notamment de consultations ou de vaccinations infantiles.
Dans son rapport de juin 2022, la Cour des comptes 12 ( * ) indique que « Les financements de la protection maternelle et infantile (PMI) ont été totalement débloqués pour la période 2018-2020 alors que le schéma départemental n'était pas validé par l'exécutif local. Le programme des reconstructions et rénovations des PMI ne repose pas sur une analyse des besoins des territoires » .
Ainsi, la Cour souligne une « tardive montée en charge de cette compétence ».
Le département de Mayotte estime ne pas disposer des moyens appropriés pour assurer cette compétence, les financements n'étant pas suffisants au regard de la dynamique des naissances
2. Une offre hospitalière aux capacités globalement très inférieures au niveau hexagonal
Si l'offre de soins est assurée quasi exclusivement par l'hôpital, celui-ci n'est pour autant pas doté de capacités renforcées par rapport à la moyenne hexagonal.
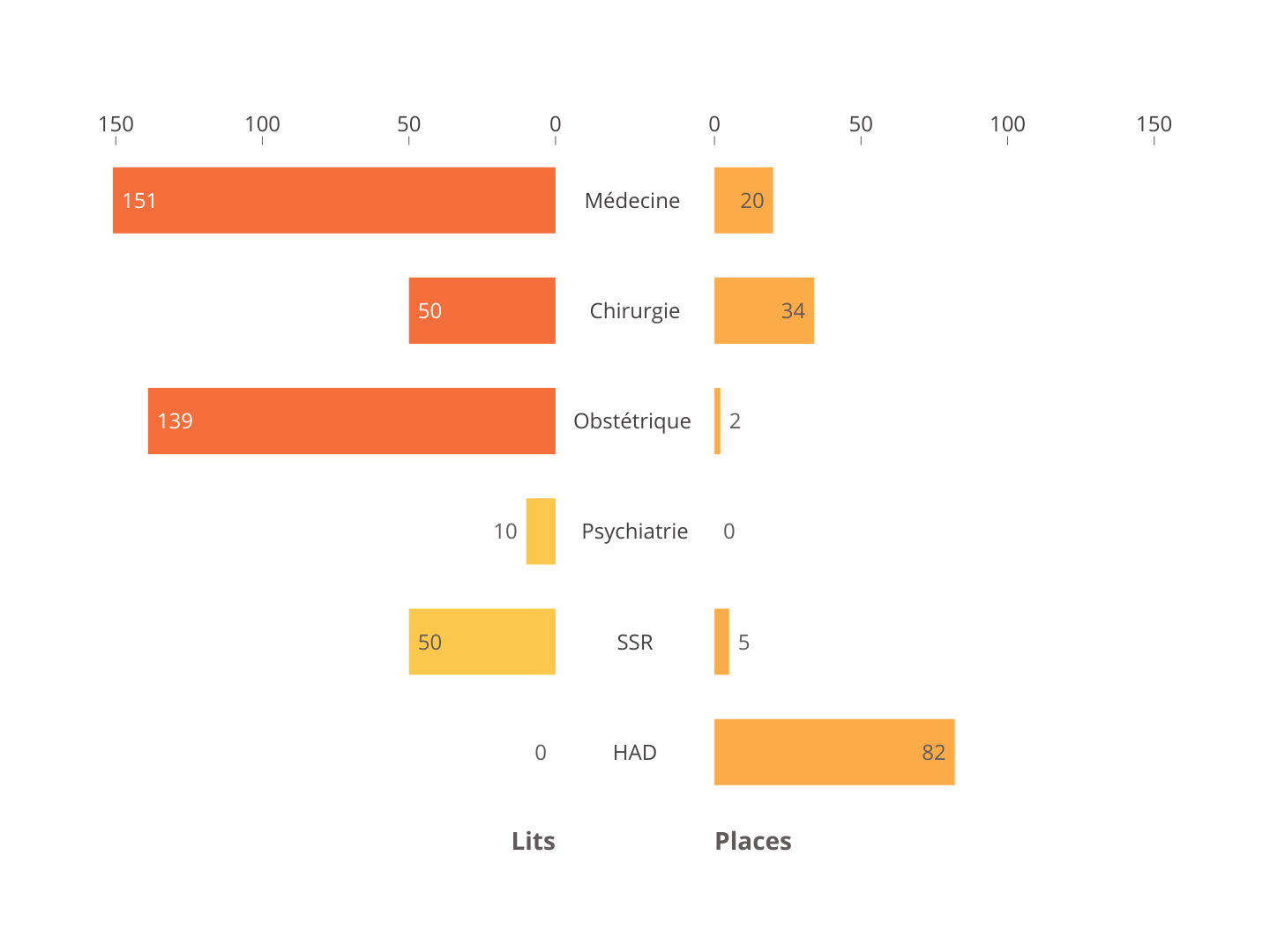
Le CHM comptait en 2021 400 lits en médecine-chirurgie-obstétrique (MCO) .
À part pour l'activité de maternité, le nombre de lits disponibles est bien en deçà des ratios moyens constatés au niveau hexagonal . Le différentiel de capacité rapporté à la population recensée est considérable en MCO, le nombre de lits représentant à peine 40 % de la moyenne hexagonalE, avec 1,56 lit pour 1 000 habitants.
Capacités du Centre hospitalier de Mayotte par spécialité
Source : Commission des affaires sociales du Sénat, d'après données CHM
En médecine, la capacité de Mayotte pour 1 000 habitants représente moins de 30 % de la moyenne hexagonale, un tiers pour ce qui est de la chirurgie .
Capacités hospitalières en MCO à Mayotte et dans l'Hexagone
en nombre de lits pour 1 000 habitants
Source : Commission des affaires sociales du Sénat, d'après données Drees
La part prépondérante du CHM dans l'activité de l'île apparaît de manière éclatante dans la consommation des soins .
Cette consommation, qui connaît une progression dynamique avec un taux annuel de 2,4 % entre 2014 et 2018 13 ( * ) , est assumée pour 72 % par le centre hospitalier de Mayotte . Viennent ensuite le privé lucratif, sur l'offre de dialyse (15 %), mais aussi dans une proportion non négligeable, des soins réalisés hors du département, les « fuites extraterritoriales », représentant 13 %.
Ainsi, en termes d'activité, 40 070 séjours étaient dénombrés en MCO 14 ( * ) en 2021 quand, avant la crise sanitaire, en 2019, l'établissement totalisait 39 148 séjours sur l'année, alors en progression annuelle de 4,3 %, pour 354 lits en MCO.
Surtout, la croissance particulièrement soutenue de l'activité est appelée à se poursuivre au regard de la démographie de l'île.
Les centres périphériques représentaient, en 2019, 278 179 actes médicaux ou consultations.
Si cette activité est considérable, elle est structurée au niveau de l'activité hospitalière de manière très différente de l'Hexagone.
• Selon le CHM, en taux standardisés, « le recours à la chirurgie et à la médecine est deux fois inférieur à celui de la métropole. Le recours à l'obstétrique est deux fois supérieur à celui de la métropole ».
3. Un financement encore nécessairement hors du droit commun
a) Des ressources en progression
Dans le contexte d'une pression extrême en termes de besoins de santé et d'investissements importants pour accroître l'offre de soins, le CHM dispose aujourd'hui d'un financement dérogatoire au droit commun . Ne s'applique ainsi pas à Mayotte le financement à l'activité assis sur la tarification et la facturation des actes réalisés.
Le CHM est ainsi aujourd'hui financé sous le régime qui préexistait jusqu'au début des années 2000, celui de la « dotation globale ».
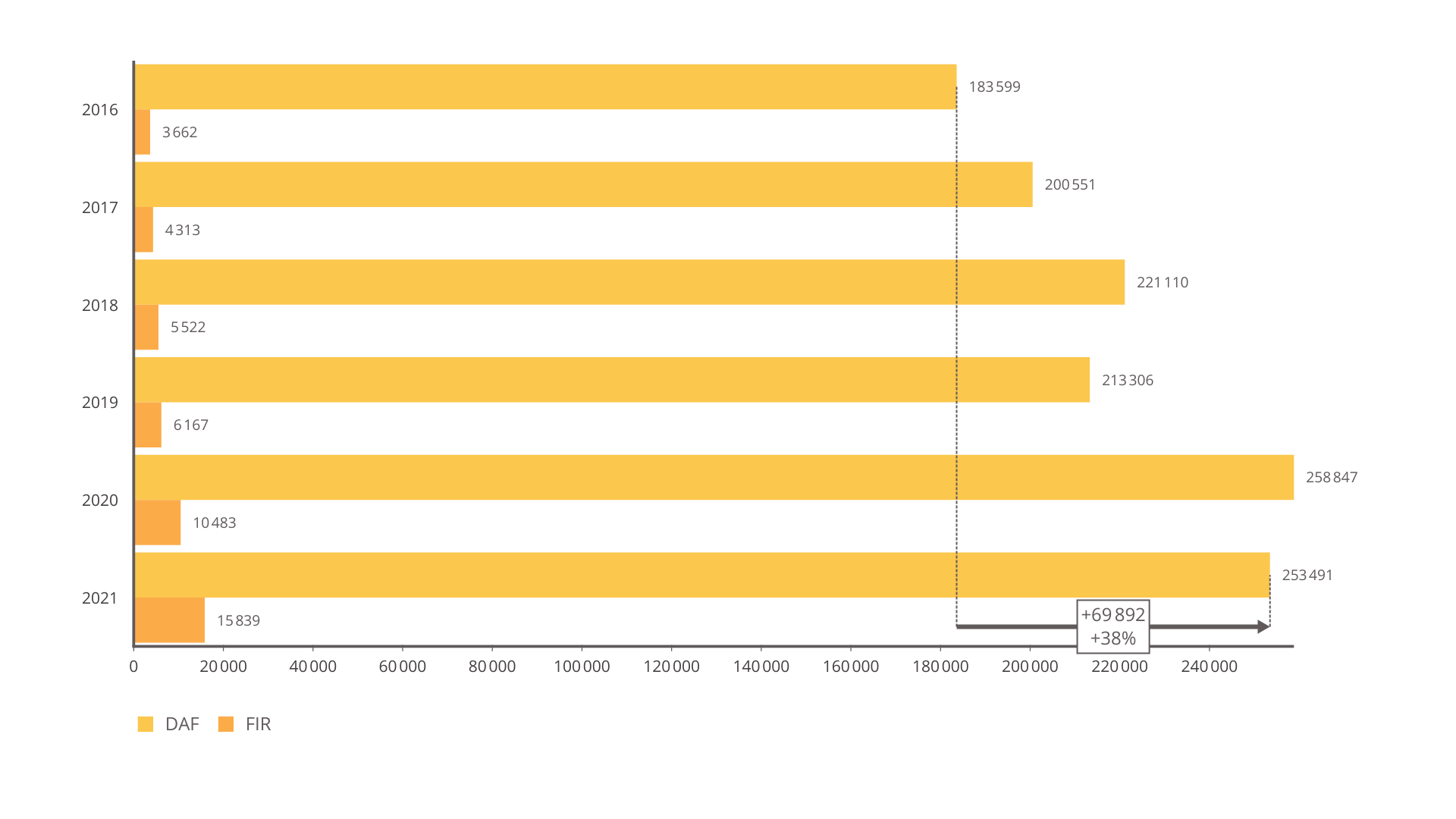
Une dotation annuelle de fonctionnement (DAF) est versée chaque année par l'assurance maladie pour le fonctionnement du CHM.
Évolution de la dotation annuelle de
fonctionnement
et des dotations FIR au CHM
en milliers d'euros
Source : Commission des affaires sociales du Sénat, d'après les données du CHM, rapport financier 2021
Assez logiquement au regard de son activité et des besoins de santé, les recettes du centre hospitalier de Mayotte ont progressé de manière très importante.
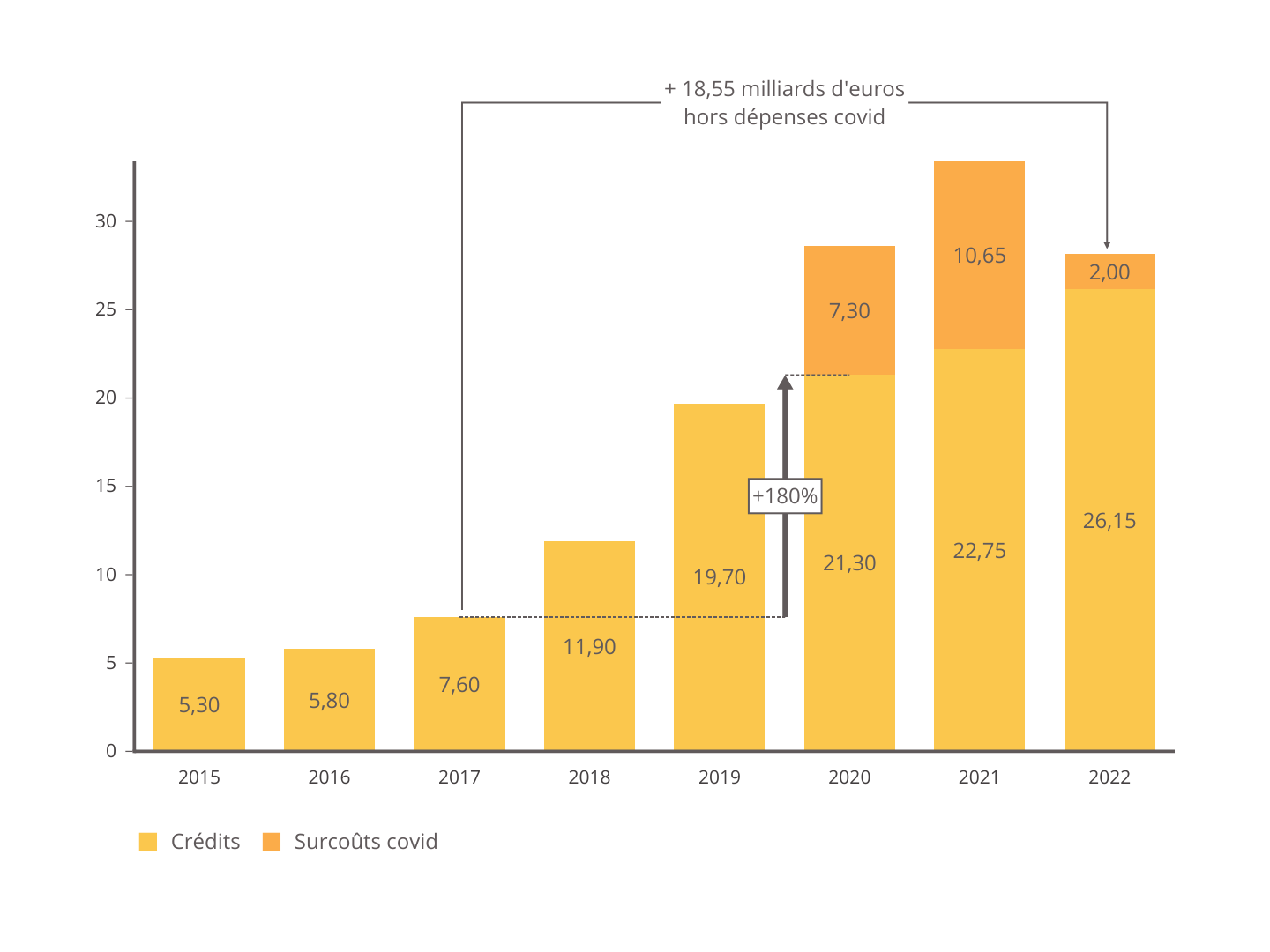
• La dotation annuelle de fonctionnement a augmenté de près de 40 % entre 2016 et 2021.
Les versements au CHM issus du FIR ont augmenté de 70 % entre 2016 et 2019 et atteignent en 2021 plus de 4,3 fois le montant de 2016 .
Sur le dernier exercice, l'augmentation visible des recettes issues du fonds d'intervention régional correspondent aux financements nécessaires pour l'avion sanitaire, l'hélicoptère et l'hospitalisation à domicile (HAD) en année pleine.
b) Un mode de financement peu viable
Pour dynamiques qu'elles soient, les ressources attribuées ne semblent pas nécessairement adaptées durablement au financement du CHM .
Le financement dérogatoire sur le mode de la dotation globale, qui peut sembler plus pratique à certains égards, est surtout retenu à Mayotte face à une situation de fait concernant les droits des patients à l'assurance maladie.
En effet, la part substantielle de personnes recevant des soins au CHM n'ayant pas de droits ouverts à l'assurance maladie ni d'accès à l'aide médicale d'État non applicable à Mayotte prive le CHM de toute possibilité de facturation réelle des actes réalisés.
La contribution exigée dans certains cas pour les non assurés pour les consultations et dispensations de médicaments (10 ou 25 euros selon les cas) n'est qu'une ressource marginale et ne correspond aucunement à la charge pour l'hôpital.
La conséquence immédiate de la dotation globale, négociée avec le ministère, est que le montant de la dotation globale versée au CHM ne suit pas l'évolution de l'activité pourtant très dynamique .
La dotation annuelle de financement ne permet pas non plus une prise en compte réelle de certaines missions d'intérêt général (MIG) et leur financement approprié. En outre, comme souligné par la Caisse de sécurité sociale de Mayotte (CSSM), le maintien de la dotation globale ne permet pas non plus de déclinaison de plans nationaux de gestion et de maîtrise des coûts .
Le CHM doit pouvoir trouver un mode de financement qui ne soit naturellement pas le seul reflet de son activité mais puisse intégrer la progression de celle-ci autant que les paramètres sociaux particuliers que connaît le territoire .
La mission Igas de 2017 recommandait une transition vers la tarification à l'activité (T2A) en cinq ans , avec un versement complémentaire pour la prise en charge des non-assurés dans l'attente d'un déploiement de l'AME. Alors que la T2A est aujourd'hui un mode de financement de l'hôpital public en cours de réforme, cette bascule n'est plus évidente . Cependant, le CHM pourrait utilement trouver à s'insérer dans les réflexions en cours sur un financement mêlant l'activité et les enjeux populationnels du territoire.
Un financement mixte , prenant en compte les missions d'intérêt général, la situation de précarité du département et ses besoins de santé, mais aussi l'activité réalisée pour les assurés et l'activité réalisée pour les non-assurés et devant être financée par subvention dérogatoire, doit pouvoir être trouvé.
Une étude cofinancée par la direction générale de l'offre de soins (DGOS) et l'agence française de développement (AFD) porte actuellement sur l'évolution du financement du CHM, avec pour enjeu une « dynamisation » du mode de financement actuel.
4. Une offre privée limitée mais en développement
La commission a pu également s'intéresser à la structuration d'établissements de santé privés à Mayotte. Aujourd'hui limitée, cette offre est cependant en rapide développement et plusieurs projets d'envergure sont à l'étude ou déjà avancés .
Les acteurs de l'offre privée ont insisté sur la conception de leur implantation comme complémentaire de l'offre publique et non comme une concurrence à celle-ci, en cherchant à combler des lacunes d'offre ou des axes identifiés au sein du projet régional de santé.
Le groupe Clinifutur est particulièrement investi dans le développement de l'offre de soins privée à Mayotte. Le centre de dialyse MayDia , qu'il gère, assure en l'absence d'opérateur public présent sur la prise en charge de l'insuffisance rénale chronique en centre lourd , au sein même du centre hospitalier de Mamoudzou, de deux unités médicales d'hémodialyse et de deux unités d'auto-dialyse, à Kawéni et Mramadoudou. Avec 250 à 270 patients pris en charge sur l'année , le centre de dialyse estime aujourd'hui son seuil de capacité atteint .
Au-delà de cette activité sectorielle déjà bien établie et toujours en développement, le groupe a un projet d'ouverture d'une clinique à Chirongui . Cette dernière fonctionnerait sur la base de missions médicales .
Le groupe Les Flamboyants, également rencontré à La Réunion, projette lui d'ouvrir un établissement consacré à la psychiatrie et à la rééducation fonctionnelle , suivant un objectif de prévention des AVC et de développement de la prise en charge en orthopédie.
Deux points ont été particulièrement soulignés concernant l'attractivité pour l'installation d'une offre privée plus dense à Mayotte.
Le premier, concernant les personnels, est relativement semblable aux problématiques constatées dans le service public. Ainsi, si les postes ouverts sont particulièrement intéressants au regard des actes pratiqués et pathologies traitées, l'attractivité est aussi liée à des éléments de conforts matériels, comme le logement, et à une sécurité davantage garantie .
Le second concerne les établissements eux-mêmes et leur modèle économique . Avec un coefficient géographique calqué sur La Réunion, les activités ne seraient aujourd'hui pas rentables selon les acteurs rencontrés, qui demandent un passage de 1,31 à 1,65. Autre lacune sur ce point, la prise en charge des non affiliés soignés dans ces établissements.
Au-delà de leur développement propre, les acteurs rencontrés, qui se présentent comme un « service public déguisé », ont souligné l'enjeu pour des groupes privés implantés à La Réunion de s'implanter à Mayotte comme une nécessité pour réduire la pression sur Mayotte et réduire, en conséquence, la désorganisation qu'ils constatent sur l'offre réunionnaise.
En outre, ils soulignent leur capacité à attirer, par la structuration d'établissements de santé privés, de nouveaux professionnels libéraux sur l'île.
Concernant la facilitation d'installation d'établissements privés, l'ARS de Mayotte a souligné la disparition des activités de santé de la liste des activités éligibles aux zones franches d'activité nouvelle génération (ZFANG). Dans un contexte de pénurie de professionnels de santé, l'intégration à ce champ de dispositifs de fiscalité dérogatoire est vue comme un potentiel accélérateur de développement.
B. UNE MÉDECINE DE VILLE ENCORE EMBRYONNAIRE
1. Des professionnels libéraux encore peu nombreux et concentrés à Mamoudzou
a) Une démographie médicale faible
La médecine de ville est encore très peu développée à Mayotte .
Le nombre de professionnels de santé, en progression depuis 2013, demeure cependant faible et ne correspond pas aux besoins de l'île.
Selon les chiffres de l'agence régionale de santé, près de 389 professionnels de santé libéraux (hors remplaçants) exerçaient à Mayotte en 2021 , soit 7 de plus qu'en 2020.
Parmi eux, 27 médecins généralistes libéraux , 6 médecins spécialistes, 12 chirurgiens-dentistes, environ 200 infirmiers , 30 sages-femmes, 80 masseurs-kinésithérapeutes. 24 officines de ville sont dénombrées. Nouveau défi également, Mayotte connaît un vieillissement de sa démographie médicale.
S'ils sont peu nombreux, ces professionnels sont aussi majoritairement situés dans ou autour de Mamoudzou . Des parties de l'île, notamment le Nord et le Sud, demeurent très largement sous-dotées, le Nord de l'île étant considéré comme une « quasi zone blanche ».
Une autonomisation à prévoir des URPS
Aux termes de l'article L. 4031-1 du code de la santé publique, des unions régionales des professions de santé - URPS - sont compétentes pour la zone de l'océan Indien . Elles exercent leurs missions en lien avec les ARS de la Réunion et de Mayotte et les professionnels concernés.
Les membres de ces URPS sont élus par les professionnels libéraux des deux territoires et le directeur général de l'agence régionale de santé de Mayotte désigne, pour chaque union, le représentant des professionnels exerçant à Mayotte en tenant compte des effectifs des organisations syndicales présentes sur le territoire.
Il se trouve que les URPS-OI, implantées à La Réunion sont, de fait, sauf exception extraordinaire, exclusivement constituées de professionnels de santé de La Réunion .
Comme le constate l'ARS, les professionnels de Mayotte sont marginalisés et n'ont pas de représentant dans leur département. Dans ces conditions, il est difficile pour l'ARS Mayotte de travailler en partenariat avec ces unions , notamment sur l'analyse des besoins de santé et de l'offre de soins ainsi que sur l'organisation de l'exercice professionnel, de la permanence et de la continuité des soins ou des nouveaux modes d'exercice.
Une inter-URPS mahoraise s'est créée pour demander la création d'URPS propres à Mayotte. Cette constitution permettrait à l'ARS de disposer d'une représentation plus large des professionnels libéraux dans l'exercice de la démocratie sanitaire.
L'agence régionale de santé de Mayotte propose de rejoindre le droit commun applicable aux URPS en abrogeant les dispositions particulières à des URPS de l'océan Indien.
b) Un enjeu d'attractivité pour faire face à ce désert médical
L'ensemble du territoire mahorais est aujourd'hui classé en zone « très sous-dense » .
L' attractivité du territoire pour les professionnels de santé est un enjeu déterminant à court et moyen terme pour Mayotte encore plus que dans le reste du pays.
Si les médecins et paramédicaux rencontrés ont mis en avant l'intérêt professionnel qu'ils trouvaient à exercer à Mayotte , beaucoup ont souligné l'obstacle considérable qu'était la situation sociale extrêmement tendue et le niveau particulièrement élevé d'insécurité sur l'île .
Au-delà donc de l'impact sérieux sur le quotidien des Mahorais, le contexte d'insécurité et de violences a des conséquences concrètes en cascade sur le développement de l'île en décourageant l'installation de professionnels.
Mayotte ne pourra trouver durablement un redressement de sa démographie médicale qu'au prix d'une amélioration nette de la sécurité sur l'île. La question du niveau des établissements scolaires est également régulièrement évoquée.
C'est dans ce contexte de manques criants de professionnels de santé qu'a été mis en oeuvre un plan d'égal accès aux soins (PEAS) qui a permis la mise en place du guichet unique , résultant d'un partenariat entre la CSSM et l'ARS. Ce dispositif s'inscrit dans l'accompagnement de tous les professionnels de santé libéraux qui souhaitent s'installer à Mayotte .
La CSSM a enfin souligné que la non-application du code de la sécurité sociale et les enjeux sécuritaires comme autant de freins à l'installation de professionnels qui privilégient ainsi La Réunion.
2. Un exercice coordonné encore balbutiant
Au sein de l'offre de médecine de ville, des structures d'exercice coordonné se mettent progressivement en place. Cependant, à l'image de la démographie des professionnels de santé libéraux présents sur l'île, elles demeurent très peu nombreuses .
Cartographie de l'offre de santé mahoraise : la médecine de ville
Source : Agence régionale de santé de Mayotte
On dénombre aujourd'hui cinq maisons de santé pluri professionnelles (MSP) labellisées ; trois sont situées à Mamoudzou. Trois centres de santé existent également sur l'île, l'un deux comprenant une offre polyvalente avec médecine générale, ophtalmologie et ORL. Deux centres spécialisés, le premier, dentaire, avec deux antennes, et le second en ophtalmologie.
Cette offre limitée est par surcroît extrêmement fragile . Comme l'a souligné l'ARS de Mayotte et comme ont pu le constater les sénatrices et sénateurs lors de la visite de la MSP de Bouéni, ces structures font face à des difficultés de recrutement et peinent tant à se développer qu'à maintenir leur capacité en renouvelant les professionnels. En outre, ces structures d'exercice coordonné ne remplissent souvent pas les critères d'éligibilité aux dispositifs d'aides financières ou de rémunérations spécifiques . L'ARS soutient cependant ces structures et pallie les faiblesses et inadéquations des dispositifs existants sur les crédits du fonds d'intervention régional.
Dans une logique de territorialisation accrue de la politique de santé dans le département, l'ARS a procédé à un découpage de secteurs sanitaire cohérent avec le maillage opéré par le centre hospitalier de Mayotte. L'un des enjeux de cette territorialisation est bien la constitution de communautés professionnelles territoriales de santé (CPTS). L'ARS a indiqué sur ce sujet qu' un projet pilote de CPTS était en cours de création au sud de l'île
C. UNE ABSENCE DE PERMANENCE DES SOINS AMBULATOIRES
1. Une permanence des soins reposant sur le CHM
L'offre de médecine de ville n'est aujourd'hui pas en capacité d'assurer une permanence des soins ambulatoires (PDSA).
La permanence des soins sur le territoire mahorais est ainsi assurée par le CHM. Le site de Mamoudzou dispose d'un service d'urgences , quand les quatre centres de référence situés sur Petite-Terre, Dzoumogné, Kahani et Mramadoudou disposent chacun d'un accueil 24 heures/24 .
Une permanence ambulatoire pour les chirurgiens-dentistes , validée en juin 2021, a démarré en octobre dernier. Concernant les pharmacies , un tour de garde est assuré par les officines, mais qui se limite au seul secteur du grand Mamoudzou et se fait de manière encore « fragile » selon l'ARS.
La réponse médicale urgente est assurée sur l'île par le SAMU de Mayotte . Le CHM a été doté en 2020 d'un hélicoptère qui a représenté un réel apport en matière de transport sanitaire, mais aussi de capacité de réaction rapide dans la réponse aux urgences médicales. Cet héli-SMUR , acquis par l'ARS, est aujourd'hui géré par l'hôpital mais demeure financé par des crédits de l'agence.
Un renforcement substantiel des capacités de
transports sanitaires
au bénéfice de la gestion de la crise de
la covid-19
Le centre hospitalier de Mayotte s'est officiellement doté d'un Héli-SMUR , en mai 2020, dédié aux évacuations sanitaires en tout point du territoire.
Comme le souligne le rapport d'activité du FIR pour 2020, l'hélicoptère « a réduit d'un facteur 6 à 10 la durée des transferts de patients des centres médicaux de référence (CMR) vers le centre hospitalier à Mamoudzou. »
Mayotte est en outre le premier département d'outre-mer à se doter d'un avion sanitaire. Il permet d'évacuer des patients, dont 3 civières et environ 20 passagers assis, 6 jours sur 7 dans les meilleures conditions.
Le même rapport du FIR souligne que « Raccourcissant fortement les délais d'évacuation sanitaire, l'avion s'est imposé comme un outil indispensable en crise comme en dehors de la crise , sauvant des vies et améliorant le pronostic fonctionnel de nombreux patients La mise en place de l'avion sanitaire dédié au territoire de Mayotte a permis la mise en oeuvre de la stratégie de débordement (protocole d'évacuation sanitaire) vers les hôpitaux de La Réunion. La plupart de ces patients n'auraient pu être pris en charge de manière optimale sur le territoire de Mayotte. »
La combinaison des deux vecteurs a permis d'économiser du temps d'accompagnants médicaux et infirmiers et d'éviter la saturation des services d'urgences, de réanimation et de soins critiques au CHM.
Cependant, des difficultés ont été signalées concernant la facturation des prestations assurées notamment au moyen de l'avion sanitaire, le transport sanitaire réalisé n'étant dans certains cas pas pris en charge par la caisse de sécurité sociale de Mayotte et devant finalement être assumé par l'ARS.
Afin de compléter les moyens de transports sanitaires et pallier la saturation du réseau routier mais aussi la fragmentation du territoire entre deux îles, l'acquisition d'une barge sanitaire, permettant de relier Petite-Terre et Grande-Terre, est actuellement en projet.
2. La permanence des soins ambulatoires encore en projet
Le développement de la PDSA à Mayotte est un objectif de l'agence régionale de santé qui a favorisé l'intégration du CHM dans l'expérimentation du forfait de réorientation des patients accueillis aux urgences .
Cette mise en place du système de réorientation se fait en deux temps, d'abord via une filière interne au CHM mais située à proximité des urgences, et, à terme, avec une réorientation vers la médecine de ville . Elle est mise en oeuvre comme une préfiguration de la PDSA dans le département.
III. UN SYSTÈME DE SOINS EN SURCHAUFFE ET FORTEMENT DÉPENDANT DE LA RÉUNION
A. UNE ACTIVITÉ QUI DÉPASSE LES CAPACITÉS ET SE LIMITE LE PLUS SOUVENT AUX URGENCES ET À LA MATERNITÉ
1. Une activité de gynéco-obstétrique écrasante
a) Un nombre de naissances extrêmement dynamique géré par des maternités à bout de souffle
Mayotte connaît une natalité tout à fait exceptionnelle au regard des chiffres des départements français, avec un taux de 33 %o selon l'Insee.
Le Centre hospitalier de Mayotte recensait 10 708 naissances en 2021, soit 25 par jour . Cette activité est toujours en très forte progression, puisqu'entre les seules années 2020 et 2021, l'augmentation était de 17,1 % et que plus de 11 500 naissances sont attendues en 2022.
• La maternité capte une part écrasante de l'activité du centre hospitalier : elle représente 58,9 % des 24 166 séjours en hospitalisation conventionnelle en 2021 .
Le centre hospitalier de Mayotte comprend cinq structures de maternités :
- la maternité de Mamoudzou, au sein du CHM, qui représente près de 70 % des naissances avec une unité obstétricale, une unité de néonatologie et une unité de réanimation néonatale ;
- les quatres « maternités périphériques » avec une unité obstétricale, celle de Dzaoudzi, Kahani, M'Ramadoudou, Dzoumogné.
Les cinq centres ne sont pas tous en capacité d'accueillir les grossesses pathologiques dont le ratio est pourtant plus important à Mayotte que dans le reste du pays . Aussi les grossesses à risque sont-elles principalement dirigées ou transportées en urgence vers l'hôpital de Mamoudzou.
La réalité de l'activité obstétricale est particulièrement saisissante. « Usine », « traitement industriel », voire maltraitance, les soignants rencontrés faisaient part dans des mots forts de la pression insoutenable de l'activité au regard des capacités réelles du CHM .
Alors que la maternité principale fonctionne à flux tendus et montre une sur occupation des chambres qui nuit au confort des parturientes, à leur intimité et in fine aux soins, un processus de « délestage » est organisé vers les centres périphériques, comme il a été expliqué aux sénatrices et sénateurs de la mission. Ainsi, à « H+3 », c'est-à-dire trois heures seulement après l'accouchement, la mère et l'enfant sont transférées vers une maternité périphérique dans un autre secteur de l'île.
Par ailleurs, alors que les maternités périphériques ne disposent souvent pas de gynécologues obstétriciens ni d'anesthésiste, aucune péridurale n'est possible .
Surtout, ce contexte de manques de médecins conduit dans les faits les sages-femmes à réaliser seules de nombreux accouchements, sans supervision . Si certaines sages-femmes ont pu mettre en avant les responsabilités et les compétences particulièrement développées que l'exercice à Mayotte pouvait donner , d'autres ont particulièrement insisté sur la forte pression psychologique d'accouchements simultanés sans personnels en nombre suffisant et dans des centres parfois dépourvus de recours médical immédiat en cas d'urgence.
b) Une activité sur un mode dégradé qui doit être sécurisée juridiquement en attendant une sécurisation réelle par des moyens appropriés
Les activités de soins relatives à l'obstétrique, à la néonatologie et à la réanimation néonatale sont soumises à autorisation de l'agence régionale de santé, dans des conditions d'implantation fixées par le code de santé publique.
Cependant, comme l'a indiqué l'ARS de Mayotte à la commission, depuis plus d'une vingtaine d'années, il n'a pas été engagé de démarche administrative pour autoriser les activités de soins au titre de la gynéco-obstétrique, de la néonatologie et de la réanimation néonatale à Mayotte .
Le rapport de l'Igas rendu en 2017 constatait d'ailleurs que « la maternité, de niveau 2B voire 3, n'est pas autorisée. Cette situation est connue de tous - DGOS, HAS, ARS - sans qu'aucune perspective n'ait à ce jour été tracée pour apporter une solution à une situation qui met en jeu la sécurité des patients et la responsabilité des soignants ».
Or, se pose concrètement une question de fonctionnement pour les maternités des centres périphériques, dont l'activité nécessaire et indispensable ne répond cependant pas aux exigences réglementaires .
En effet, ces quatre maternités fonctionnent aujourd'hui uniquement avec des sages-femmes , ce que ne prévoit pas le code de la santé publique, alors que ces structures ne peuvent s'apparenter à des maisons de naissance 15 ( * ) .
À court terme, la mise aux normes des conditions techniques de fonctionnement des quatre « maternités périphériques » pour les activités de soins au titre de la gynéco-obstétrique ne semble absolument pas possible . D'une part, le nombre de professionnels nécessaires - gynéco-obstétriciens, pédiatres, anesthésistes, chirurgiens - est difficilement atteignable.
D'autre part, la maternité de Mamoudzou, déjà au-delà de ses capacités de prise en charge, ne peut pas aujourd'hui être reconfigurée, notamment pour des questions d'architecture, et ne pourrait donc absorber la charge des quatre autres centres.
• Dans le cadre du développement sanitaire de Mayotte, la construction d'un second site hospitalier est envisagée pour un achèvement dans une dizaine d'années . L'activité de soins en gynéco-obstétrique serait alors répartie entre l'hôpital de Mamoudzou et ce second site . À terme donc, les « maternités périphériques » seraient alors transformées en centres périnataux de proximité assurant uniquement le suivi prénatal et postnatal.
Aussi, face à cette situation qui ne trouvera pas de solution rapide, il apparaît nécessaire de permettre une sécurisation juridique du régime d'autorisation des activités au sein de l'ensemble des sites du centre hospitalier de Mayotte et , à titre exceptionnel et transitoire, donner un cadre aux « maternités périphériques », aujourd'hui indispensables à l'accueil des femmes enceintes dans le contexte d'augmentation continue des naissances sur le territoire.
Un nécessaire dispositif d'autorisation
dérogatoire :
la proposition de l'ARS Mayotte
L'adaptation proposée vise à donner au directeur général de l'ARS Mayotte le pouvoir d'autoriser le Centre hospitalier de Mayotte à assurer la responsabilité du fonctionnement de ces « maternités périphériques ». Est ainsi envisagé un cadre juridique, adapté sur la base de conditions techniques de fonctionnement avoisinant le concept de maisons de naissances avec, en particulier :
- un accueil uniquement des femmes enceintes à bas risque de grossesse et d'accouchement ;
- un usage de la télémédecine (télésurveillance, télétransmission, ..) pour assurer le lien avec l'unité obstétricale de Mamoudzou ;
- une organisation des transferts d'urgence sous l'égide du SAMU 976 ;
- une mise en place de protocoles de coopération encadrant la réalisation par les sages-femmes, dûment formées à cet effet, de certains actes médicaux réservés aux spécialistes en obstétrique. Il s'agit là notamment pose de ventouse de Kiwi ou de pose de sondes de Bakri ;
- une formation régulière aux gestes d'urgence et à la réanimation néonatale pour les sages-femmes y exerçant.
Une dérogation de quatre ans, renouvelable une seule fois, est proposée.
Il ne s'agit pas là d'une dégradation de la qualité des soins, pas plus qu'une résignation à ne pas atteindre à terme les standards nationaux, mais bien d'une reconnaissance et d'un encadrement d'une situation de fait dont la fragilité est préjudiciable.
Recommandation : Adapter le cadre applicable aux autorisations d'activité de gynécologie et obstétrique afin de sécuriser juridiquement l'exercice des maternités périphériques et la responsabilité des sages-femmes
2. Une offre publique sous forte tension
a) Une activité qui déborde les capacités et se limite de fait aux soins urgents
« Le niveau d'activité du CHM reste sous tensions sur ses capacités d'hospitalisation avec certains secteurs plus impactés et qui connaissent des taux d'occupation très élevés bien au-delà de leur capacitaire ». Cette description de la situation est faite par le CHM lui-même dans les perspectives 2022 de son rapport financier pour 2021.
Ce constat n'est pas nouveau. En 2017, le rapport de l'Igas soulignait sans détour que « doté de 411 lits et places en MCO et de 421 lits et places au total en incluant 10 lits de psychiatrie, le CHM est grossièrement sous-dimensionné, avec des taux moyen d'occupation des lits frôlant les 150 % ».
Très concrètement, cela se traduit, comme l'ont vu sur place les sénatrices et sénateurs de la délégation, par des files d'attente immenses , dès le matin, devant les centres de consultation et sites hospitaliers. Cela se manifeste aussi et surtout par une sur occupation des chambres faute de place.
Cela se constate enfin par l'incapacité du CHM à assurer une activité de chirurgie programmée, l'activité non programmée dépassant déjà les capacités de l'hôpital. De l'expression même de soignants rencontrés au sein du CHM, Mayotte pratique aujourd'hui une « médecine de catastrophe ».
Si les besoins sont évidents dans l'ensemble des services, l'attention des sénatrices et sénateurs a été notamment attirée sur la situation du service de soins critiques : ces unités, dont le rôle déterminant a été souligné durant l'épidémie de covid-19, sont essentielles alors que les éventuels transferts de patients fragiles sont particulièrement complexes.
• Alors que les capacités actuelles sont déjà dépassées et que les besoins continuent de croître, un deuxième site du centre hospitalier est actuellement en projet.
Ce « second hôpital » sera implanté à Combani. Face à l'ampleur de ce chantier et aux besoins urgents à satisfaire, une ouverture progressive de ce deuxième site, par blocs, est à l'étude.
Pour autant, au regard de la dynamique des besoins, il est déjà connu que le second site ne suffira pas .
b) Des équipements de bon niveau pour un personnel investi mais en sous-effectif
La situation observée par les sénatrices et sénateurs apparaît tout à fait paradoxale mais révélatrice des défis de Mayotte.
Les nombreuses structures visitées étaient en bon état et pour certaines très récemment ouvertes ou rénovées. Ces établissements ne sont pas des coquilles vides et disposent d'équipements disponibles et de qualité pour assurer les soins .
Surtout, à côté de ce bon niveau matériel ont pu être rencontrés des personnels soignants investis, à la tâche, soucieux de faire fonctionner l'hôpital et ses structures et d'apporter, même dans des conditions dégradées, les meilleurs soins possibles.
Cependant, malgré une impression de « résilience » face à la situation, certains soignants et responsables ont bien mentionné l'état de nombreux personnels, au bord de la rupture , et les démissions fréquentes en raison de la charge de travail exceptionnelle.
3. Des enjeux de développement et de structuration de l'offre
a) Une structuration de filières de soins à soutenir
L'une des priorités de l'ARS est aujourd'hui d'assurer le développement des prises en charges et filières de soins
L'agence entend développer et structurer des filières sanitaires pour des soins qui ne sont pas nécessairement disponibles au sein du CHM notamment. Sont ainsi visés les soins en ophtalmologie , addictologie, soins palliatifs , psychiatrie, chirurgie spécifique (pédiatrique, cardiovasculaire), mais aussi dermatologie, gynécologie endocrinologie, gériatrie, médecine d'urgence, réanimation. Est aussi concernée l'organisation des soins somatiques pour personnes précaires.
L'ARS souhaite s'appuyer sur les dispositifs de droit commun et favoriser la création d'équipes hospitalière, tout en assurant la projection de leurs actions vers les lieux de vie des patients , en partenariat avec des associations spécialisées et des dispositifs existants et en lien avec les professionnels de ville.
Les structures suivantes figurent comme objectifs de l'agence pour la structuration de ces filières :
- équipe mobile de soins palliatifs (ESP) qui maillerait le terrain avec l'appui des professionnels libéraux ;
- permanence d'accès aux soins de santé (PASS), avec un possible relais depuis les centres médicaux de références et associations sociales ;
- équipe mobile psychiatrie précarité (EMPP), en liaison avec les dispositifs existants du social, de Médecins du monde, et assurant des consultations dans les milieux de vie ;
- équipe de liaison et de soins en addictologie (ELSA), afin d'assurer la coordination du sanitaire avec les structures de prises en charge quand elles seront existantes ;
- hôpital de jour adolescents et jeunes adultes, afin de permettre une prise en charge en relais aux CAMPS et CMPP ;
- plateforme de soins gériatriques.
b) Une répartition plus claire des niveaux de recours au CHM ?
Le développement de l'offre de soins et particulièrement celui de la médecine de ville prendra des années.
Le centre hospitalier de Mayotte va nécessairement conserver son rôle de pilier de l'offre de soins, mais son développement doit être correctement piloté et accompagné d'une réflexion sur l'organisation du CHM.
D'une part, l'articulation entre le site principal et les centres de référence devra probablement être ajustée avec la modernisation de certains centres, comme l'ouverture du site Martial Henry, ou l'arrivée dans les années à venir du « deuxième » hôpital. Il conviendra de veiller à une bonne répartition des missions entre les établissements autant qu'à une hiérarchisation des recours, en positionnant les deux principaux sites, à terme, comme hôpitaux de recours .
À ce titre, le modèle des hôpitaux de proximité , et leur rôle de pivot entre une offre locale de ville ou de consultations et un recours vers d'autres hôpitaux mieux équipés en cas de besoin, pourrait être transposé sur les centres périphériques. La présence de lits de soins de suite et de réadaptation sur le site Martial Henry confirme cette approche de montée en puissance et la capacité à transformer les CMR.
D'autre part, les missions même du CHM doivent être interrogées. L'hôpital et ses structures périphériques et de consultations absorbent toutes les demandes et pallient les lacunes existantes. Mais, comme dans l'Hexagone, force est de constater que l'hôpital ne peut et sans doute ne doit pas tout assumer.
Sur ce point, l'offre de soins primaires doit pouvoir être renforcée autour des centres de consultations périphériques , mais les autres structures comme les PMI doivent assumer les missions qui sont les leurs, notamment en matière de vaccinations obligatoires. Là encore, il s'agit de renforcer l'offre de premier niveau de recours pour permettre notamment davantage de rendez-vous et non des files d'attente et, en permettant davantage de soins programmés, soulager aussi, dans la mesure du possible, les centres de référence et l'hôpital principal.
Recommandation : Assurer rapidement une capacité de recours programmés aux soins primaires et garantir dans les prochaines années une capacité de soins programmés en chirurgie .
c) L'aller-vers, encore insuffisant
Dans un contexte de précarité particulièrement grave, force est de constater que de nombreux habitants de Mayotte ne se déplacent que peu et, sauf urgence avérée, ne se rendent pas dans des lieux de soins .
Cela peut tenir à la situation de la personne qui, irrégulière, peut craindre des contrôles de police . Cela peut aussi et surtout tenir aux difficultés de transports, quand le réseau routier de l'île est saturé et que les transports en commun n'existent pas .
Les sénatrices et sénateurs ont pu accompagner les équipes de l'ARS chargées de la lutte anti-vectorielle ainsi que des réservistes sur des missions de dépistage de la gale. Lors de ce déplacement sur le terrain, notamment dans les bidonvilles, la mission a constaté que les équipes de l'ARS et de Santé publique France, missionnées dans le cadre de la lutte contre des épidémies, n'étaient pas en capacité d'apporter, même quand le besoin était là, des premiers soins pour des pathologies identifiées . Seule peut être faite une recommandation aux personnes de se rendre dans un centre de consultations, sans certitude que celles-ci le fassent par la suite.
Aussi, sans renoncer aux missions de lutte anti-vectorielle, il apparaît indispensable de renforcer la capacité à « aller vers » et d'adapter cette action au contexte local, avec notamment un besoin d'interprètes . La constitution d' équipes de soins primaires itinérantes, qui seraient régulièrement missionnées et pourraient réaliser certains soins et délivrer des médicaments de base, semble nécessaire.
Recommandation : Renforcer les offres de consultations de médecine et soutenir des actions d' « aller vers » à destination des populations précaires.
4. Des défis structurels qui grèvent une amélioration de l'offre de soins
a) Une pression migratoire déstabilisatrice
Le système de soins mahorais, bien qu'en expansion, en modernisation et en montée en capacité rapides, est dépassé au regard de la dynamique démographique de l'île.
Surtout, au-delà de la natalité des Mahorais, la pression sur les maternités et le système de soins en général est bien une conséquence directe de la pression migratoire venue des Comores .
Ce phénomène est massif et a un impact durable sur les besoins de santé. La proportion de naissances de parents étrangers dans les maternités de Mayotte explique une partie de la surcharge, quand l'Insee soulignait en outre en 2020 qu'« une baisse de l'immigration limiterait l'augmentation des naissances, avec moins de femmes et une moindre fécondité ».
Les perspectives de maîtrise de l'immigration vers Mayotte sont déterminantes pour appréhender l'avenir du territoire et adapter ses structures . Alors que l'Insee projette une population entre 440 000 et 760 000 personnes à l'horizon 2050, les naissances pourraient, dans l'hypothèse haute, atteindre 28 000, soit près de trois fois le nombre actuel . Au-delà de l'enjeu des maternités, c'est bien l'ensemble du système de soins qui est sous pression.
Cette vague migratoire relève notamment d'un contexte politique durablement sous tension , où l'immigration clandestine à destination de Mayotte est utilisée comme un outil de pression diplomatique sur la France.
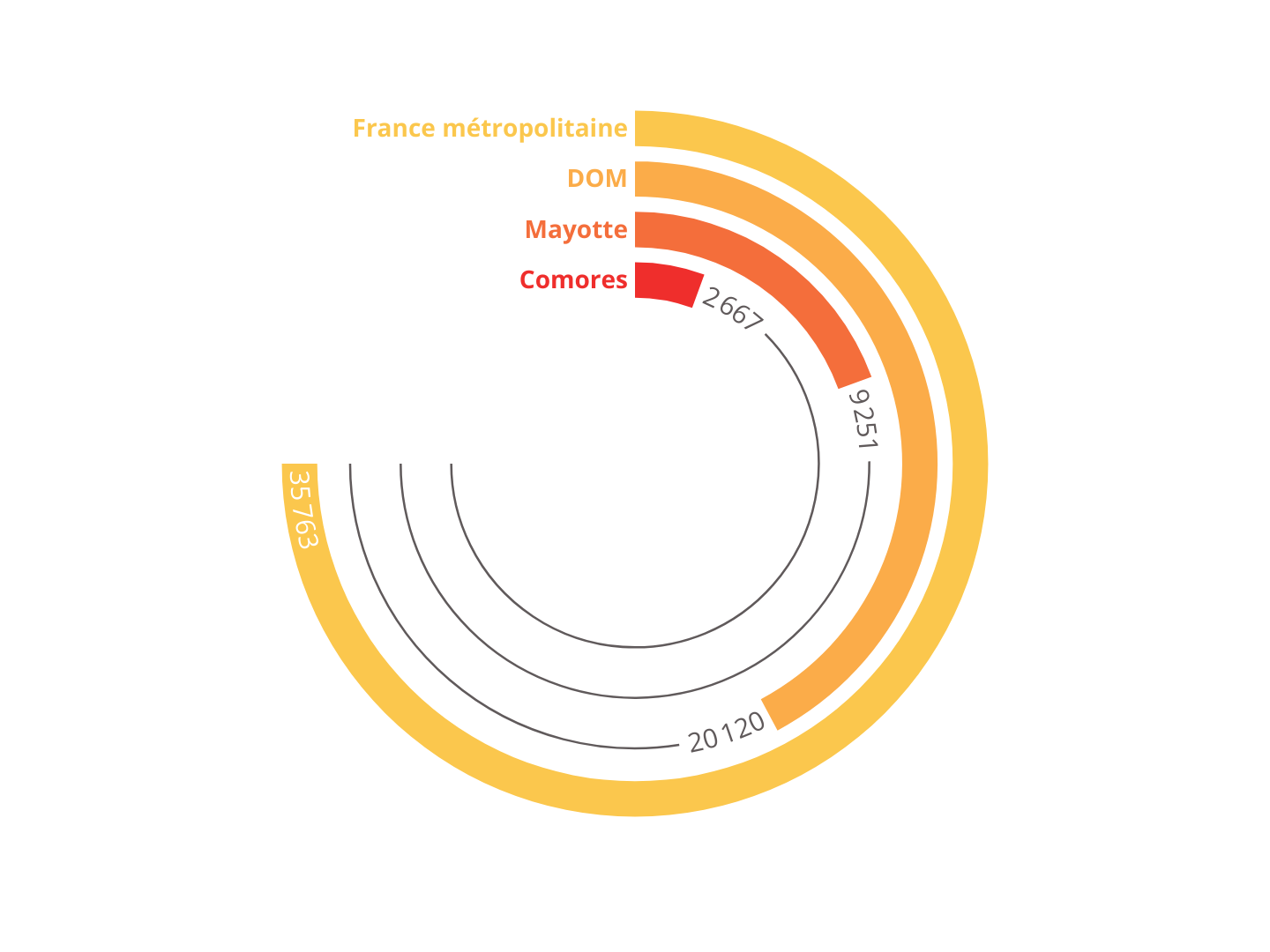
Mais ces relations historiquement complexes avec les Comores ne doivent pas écarter une autre raison plus classique des mouvements migratoires, à savoir l'écart de richesse criant entre les Comores et Mayotte.
Ainsi, si Mayotte est le département le plus pauvre de France, loin derrière les autres départements ultramarins et très loin de l'Hexagone, Mayotte apparaît comme un territoire bien plus riche que les Comores . Les écarts de PIB comme de revenus par habitant sont à ce titre très parlants.
Comparaison du PIB par habitant
entre Mayotte, la
France hexagonale, les départements d'outre-mer et les
Comores
en euros, en 2018
Source : Commission des affaires sociales du Sénat d'après les données Insee (2021) et Banque mondiale
Enfin, au-delà de l'immigration clandestine pour fuir la misère ou parfois encouragée par les autorités comoriennes, une partie des flux vers Mayotte est aussi bien motivée par les possibilités d'accès aux soins . Certains bateaux, surnommés « kwassas sanitaires » partent ainsi vers Mayotte avec des femmes enceintes ou des personnes malades nécessitant des soins, en vue d'accéder aux structures de santé mahoraises.
b) Une fracture du système de soins ?
Ainsi, a été évoquée à différentes reprises la question d'une « concurrence » entre affiliés et non affiliés dans l'accès aux soins . Certains intervenants rencontrés ont même estimé auprès des sénatrices et sénateurs avoir « l'impression que l'assuré normal ne correspond pas à une priorité », avec un accès aux soins insuffisant pour les assurés et une prévention trop absente .
L'arrivée d'une offre privée renforcée peut apparaître comme une chance notamment pour les assurés, qui pourraient se diriger plus facilement vers une offre qui leur serait plus indiquée et « réservée » par la barrière de la prise en charge.
Cependant, la redirection des patients couverts vers l'offre privée n'est pas un sujet anodin et n'est pas exempte de défis pour le système de soins mahorais : le renforcement de l'offre de soins ne doit pas conduire à une médecine à deux vitesses avec des établissements publics à terme destinés aux moins favorisés . En outre, la présence d'une clinique et d'une offre de ville renforcée ne doit pas produire un effet d'éviction, ne laissant au secteur public que les patients complexes ou à la couverture maladie fragile. En d'autres termes : le CHM ne doit pas devenir l'établissement de soins des seules personnes précaires ou en situation irrégulière .
B. UNE DÉPENDANCE FORTE AUX ÉTABLISSEMENTS DE LA RÉUNION ET AUX RENFORTS HEXAGONAUX
1. Une prise en charge des patients de Mayotte assurée pour une part importante par évacuations sanitaires
a) Un nombre important d'évacuations sanitaires vers La Réunion
L'accès aux soins à Mayotte ne peut pas reposer sur la seule offre de soins disponible dans le département.
Le territoire ne disposant pas d'une offre suffisante dans l'ensemble des spécialités et ayant des besoins largement supérieurs aux capacités, les transferts et évacuations sanitaires sont particulièrement déterminants pour permettre aux patients qui en ont besoin d'accéder dans de bonnes conditions aux soins qu'ils requièrent.
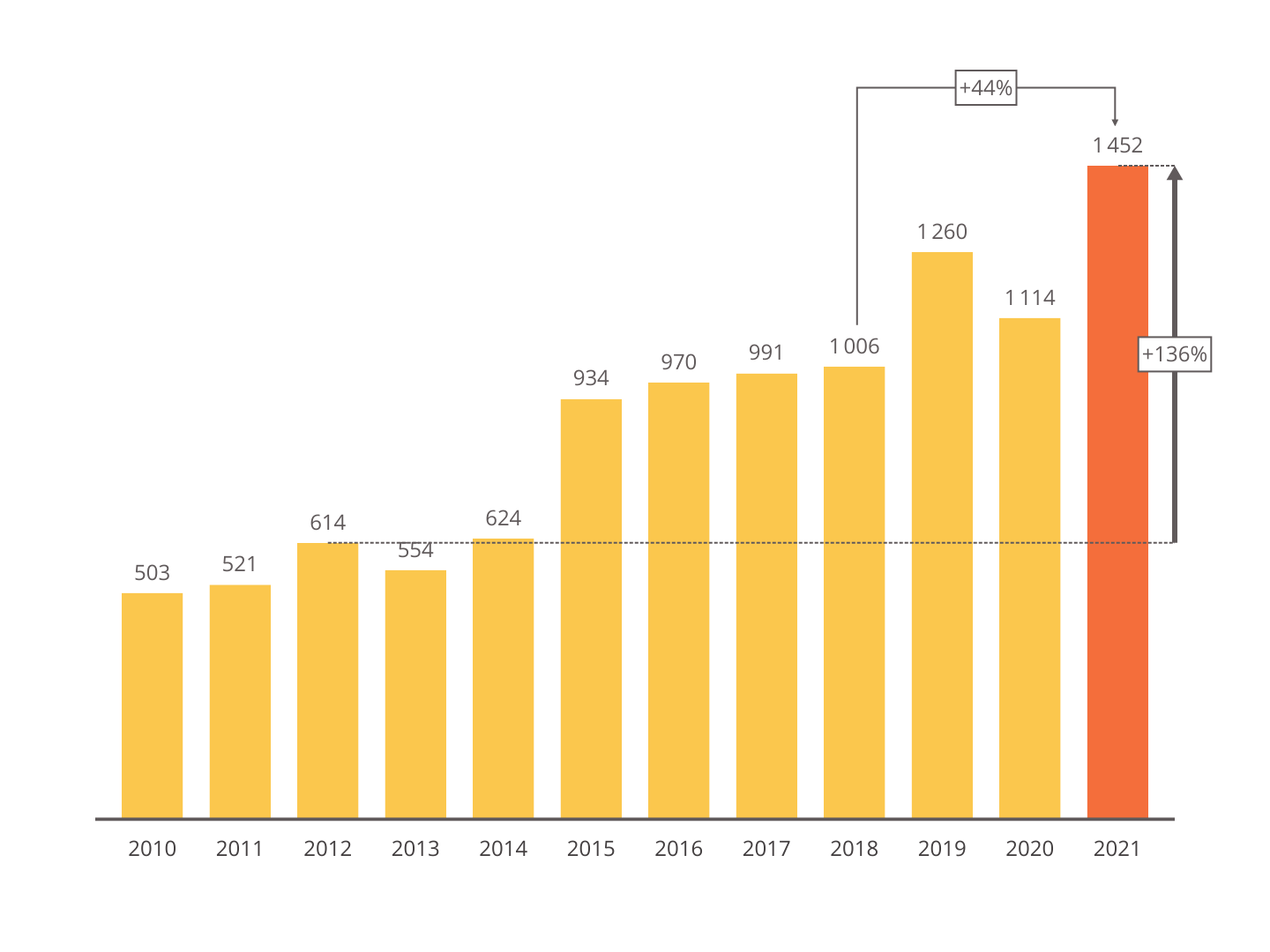
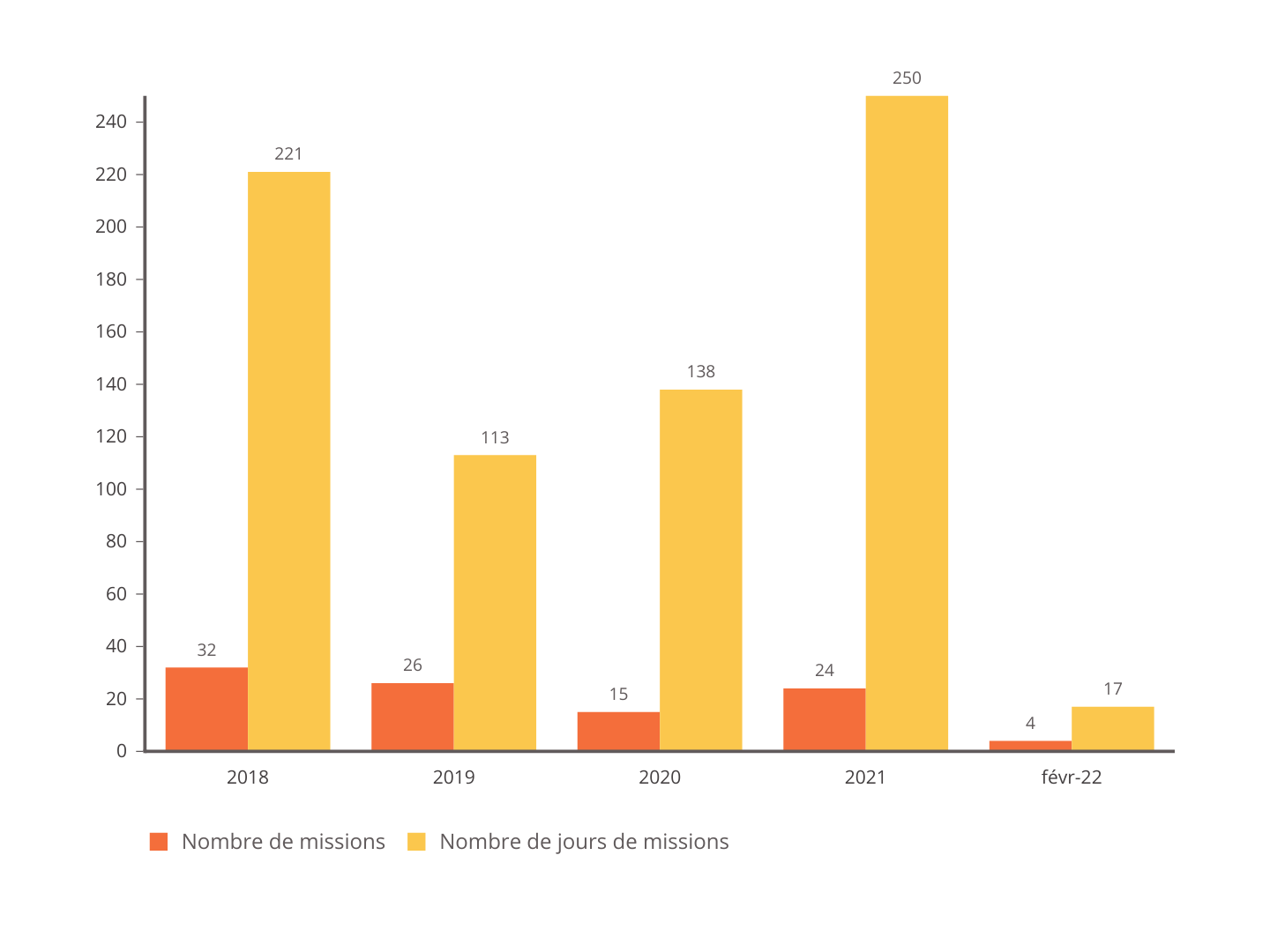
Le nombre d'évacuations sanitaires est particulièrement dynamique : de 500 en 2010, les transferts ont atteint 1 452 en 2021 .
En 2021, 449 de ces évacuations concernaient des enfants . Les transferts de mineurs ont augmenté de près de 36 % en 2020 ; près d'un mineur concerné sur deux était « mineur non accompagné ».
Pour une proportion de 1 200 évacuations, le CHU de La Réunion estimait que 1 000 étaient prises en charge à La Réunion quand 200 étaient envoyées vers l'Hexagone.
La proportion de non assurés dans les évacuations sanitaires demeure stable sur les trois dernières années, représentant 35 % des transferts.
Des évacuations sanitaires simplifiées par l'acquisition d'un avion sanitaire
Depuis mai 2020, le CHM dispose d'un avion sanitaire dédié pour les EVASAN vers la Réunion (emport de 2 civières, pouvant aller jusqu'à trois, et de 12 à 28 passagers assis), d'abord mis à disposition dans le cadre de l'urgence impérieuse liée à la crise COVID, puis pérennisé dans le cadre d'un marché public passé après appel d'offres.
Cet avion fait une rotation quotidienne 6 jours sur 7.
L'activité pour la période de mai 2020 à mai 2021 représente 696 vols effectués, 5117 passagers ( 2273 malades , 2104 personnels médicaux et 386 accompagnants familiaux).
Évacuations sanitaires depuis Mayotte
Source : Commission des affaires sociales du Sénat, d'après les données du CHU de La Réunion
Le nombre d'évacuations, dynamique sur les dernières années, est amené à croître : l'amélioration de l'accès aux soins à Mayotte explique une partie de la progression des transferts , avec une progression par exemple du dépistage du cancer du sein.
• Les transferts sont décidés par une commission médicale , selon les pathologies ou d'autres critères comme la gestion de la file active. Selon la caisse de La Réunion, les transferts font l'objet de peu de refus.
L'analyse des transferts se fait exclusivement au regard de la situation médicale de la personne, sans préjudice de ses droits ouverts ou non à l'assurance maladie. Comme souligné par la CSSM, la commission se prononce a priori pour les soins programmés mais examine les urgences a posteriori .
Une difficulté identifiée dans le fonctionnement de la commission de régulation
Les évacuations sanitaires de Mayotte sont organisées dans un cadre fixé par décret, depuis 2004, année où la sécurité sociale a été instaurée dans le département.
Il est ainsi prévu qu'une commission statue sur les demandes d'Evasan des affiliés sociaux , dans la même logique qu'une commission d'entente préalable de la sécurité sociale.
Dans la pratique, cette commission traite aussi des demandes d'évacuation des non affiliés sociaux , l'accord valant prise en charge du transport par le centre hospitalier de Mayotte. Le séjour hospitalier étant, lui, pris en charge dans le cadre de l'AME du département receveur
Les textes applicables ne correspondent aujourd'hui plus aux missions de ce comité de décision globale sur les évacuations sanitaires. En outre, sa composition doit également être actualisée.
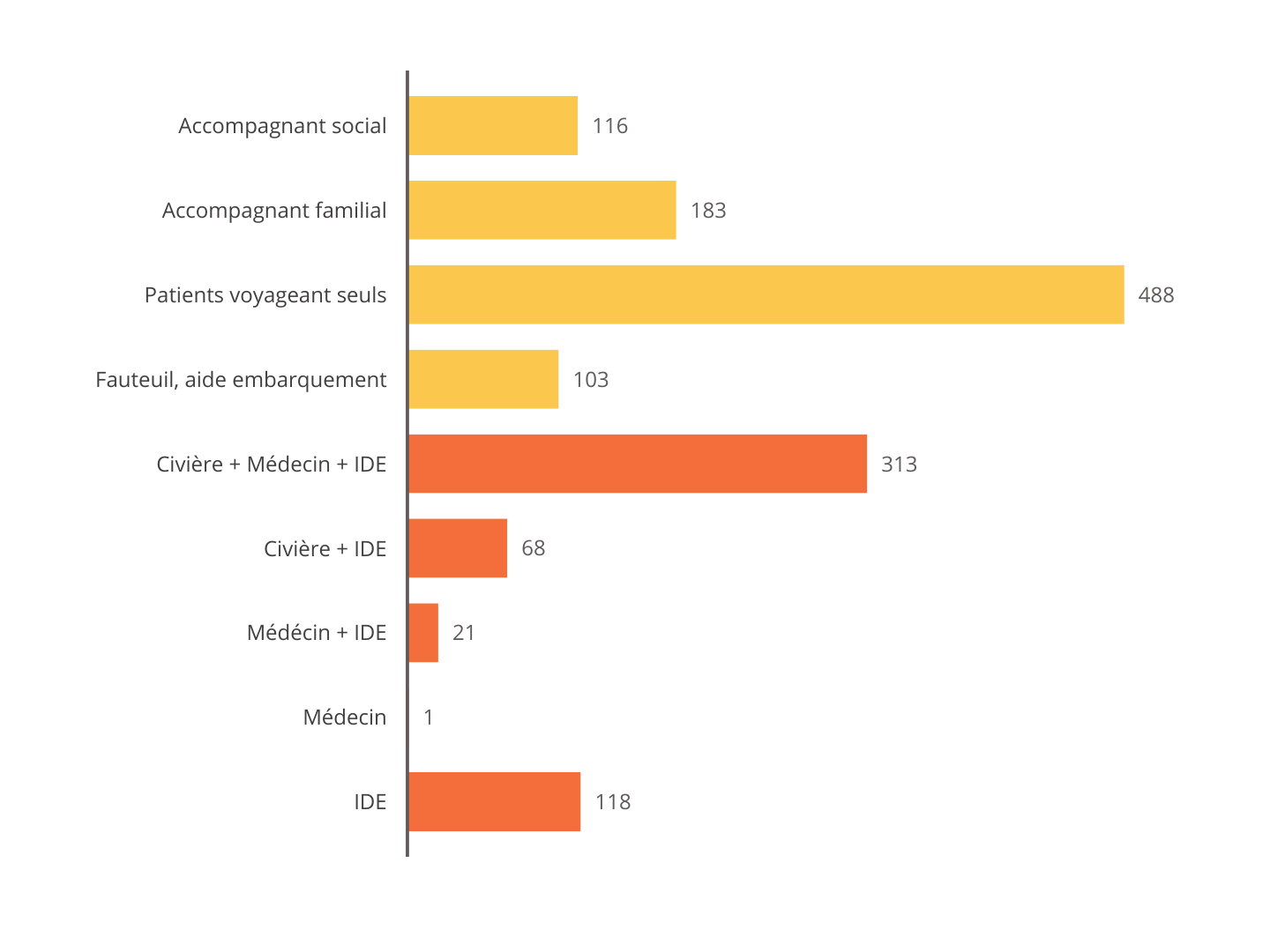
• Pour plus de la moitié, ces transferts n'étaient pas médicalisés. La majeure partie des évacuations, programmées, ne nécessitent pas d'autres formes d'accompagnement que des personnes de la famille ou de l'aide sociale et, pour près d'un tiers, le patient voyage seul .
Les transferts accompagnés d'une assistance médicalisée, avec dans la quasi-totalité des cas la présence au moins d'un infirmier, peuvent pour près d'un quart des évacuations se faire en civière avec un médecin et un infirmier accompagnant .
Répartition des modes d'accompagnement des
patients
transférés depuis Mayotte vers La Réunion en
2021
Source : Commission des affaires sociales du Sénat, d'après les données du CHU de La Réunion
• Différents dispositifs ont été mis en place également, afin de renforcer l'accompagnement des patients mahorais et d'éviter des journées d'hospitalisation non nécessaires.
En amont du dispositif d'hôtels hospitaliers, La Réunion avait ainsi engagé une réflexion dès 2016 permettant une expérimentation d'un hébergement temporaire non médicalisé (HTNM) dès 2017. Ce dispositif s'adresse aux adultes, mineurs non accompagnés, affiliés ou non, issus de l'évacuation sanitaire et étant autonomes dans les actes de la vie courante.
À destination des mineurs isolés, le CHU a également mis en place un service d'accueil familial thérapeutique (SAFT) . Entre 2016 et 2021, le CHU estime à 7 637 le nombre de journées d'hospitalisation évitées pour 72 patients.
b) Une prise en charge assurée essentiellement par le CHU de La Réunion
Les évacuations en provenance de Mayotte se font principalement à destination de La Réunion et de son centre hospitalier universitaire (CHU).
Pour la caisse de sécurité sociale 16 ( * ) de La Réunion, 90 % de l'activité d'évacuations vers La Réunion de patients provenant de Mayotte est une activité prévue, relevant du transfert et non d'une « évacuation sanitaire » d'urgence.
Selon la caisse, 75 % des transferts vers La Réunion sont réalisés à l'initiative du centre hospitalier de Mayotte , le quart restant étant indiqué par des médecins. 93 % des évacuations réalisées restent à La Réunion.
Ils concernent principalement :
- les tumeurs, faute de chirurgie disponible à Mayotte et de plateau carcinologique approprié ;
- les pathologies de l'appareil cardio-respiratoire ;
- dans une moindre mesure, les pathologies de l'appareil génito-urinaire, principalement les fistules de dialysés qui ne peuvent être prises en charge à Mayotte ;
- enfin, la natalité et la périnatalité, pour des grosses pathologiques ou avec une analyse chromosomique nécessaire.
La pédiatrie fait l'objet de transferts relativement limités, essentiellement en onco-pédiatrie.
Ces transferts demeurent cependant complexes à anticiper et l'un des enjeux est l'identification précoce des besoins selon les pathologies.
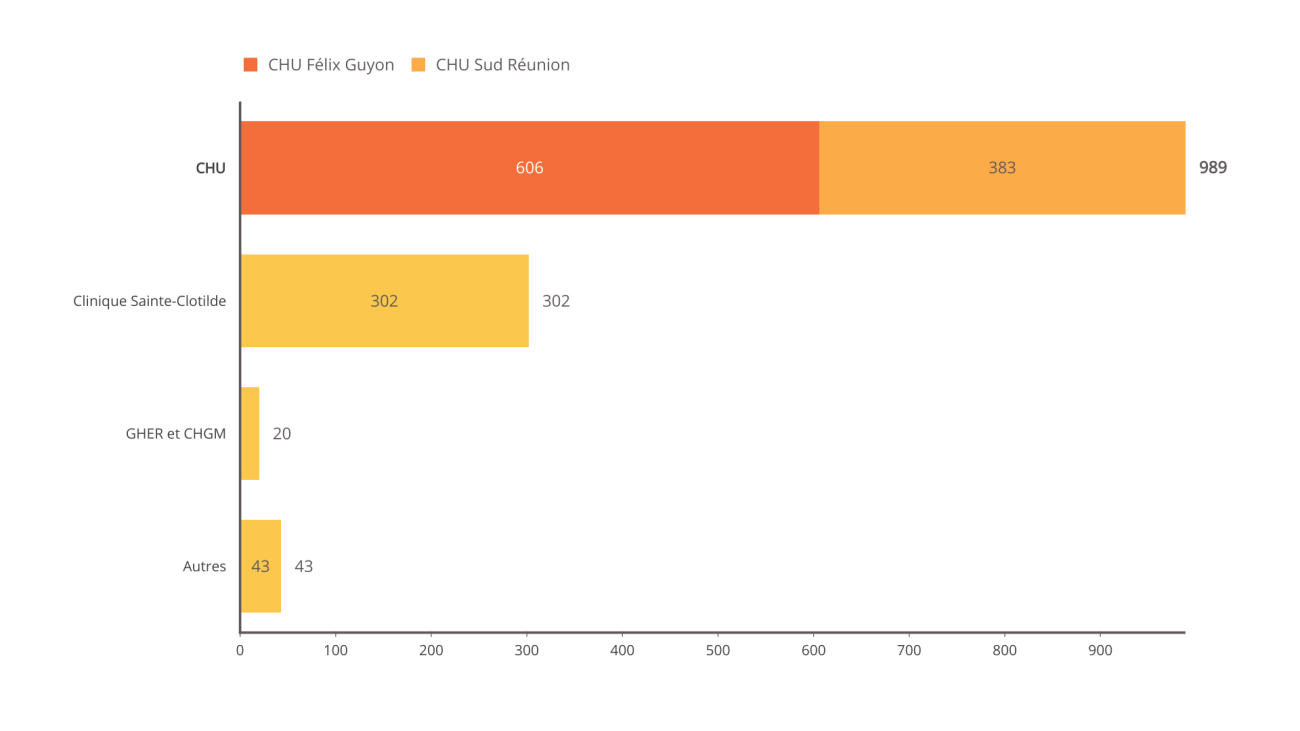
70 % des transferts réalisés depuis Mayotte sont pris en charge par le centre hospitalier universitaire de La Réunion , 30 % par l'offre privée disponible dans le département.
La commission s'est rendue au sein du site Nord du CHU de La Réunion mais a également pu visiter la clinique Saint-Clothilde 17 ( * ) , et notamment son centre de radiothérapie qui prend en charge des patients de Mayotte, le département ne disposant pas d'un tel équipement.
Répartition par établissement de la prise
en charge des évacuations sanitaires
en provenance de Mayotte et
à destination de La Réunion en 2021
Nota : GHER : groupe hospitalier Est Réunion - CHGM : centre hospitalier Gabriel Martin (devenu centre hospitalier Ouest Réunion)
Source : Commission des affaires sociales du Sénat, d'après les données du CHU de La Réunion
• Les patients provenant de Mayotte représentent aujourd'hui 1 % des patients du CHU pour 5 % des durées de séjour.
Les équipements hospitaliers de La Réunion, pensés à l'échelle du bassin, ont à ce jour la capacité pour absorber les flux de transferts en provenance de Mayotte. Des difficultés ont cependant été soulignées, comme la question du livret de séjour ou celle de la prise en charge des patients isolés .
La suite de la prise en charge des patients transférés peut cependant être délicate . En effet, l'offre très limitée en soins de suite et de réadaptation disponible sur Mayotte ne permet pas toujours de renvoyer les patients sur l'île, notamment en neuro-chirurgie, et ce alors même que La Réunion dispose d'une offre de SSR d'une capacité très en deçà du niveau national.
D'un point de vue financier , la tarification à l'activité (T2A) est appliquée depuis 2016 pour les patients de Mayotte pris en charge au CHU, quand une tarification au séjour s'appliquait auparavant.
Pour le CHU, le coût des patients non affiliés représenterait 700 000 euros . Depuis l'an dernier, une prise en charge est possible par l'aide médicale d'État. Si la demande tend à être faite avant le départ, elle ne peut cependant pas aboutir si la condition des trois mois n'est pas remplie. En dehors des soins urgents, les cas sans couverture représentent une complexité supplémentaire car sans droit au transport sanitaire ou aux soins infirmiers, l'ensemble des soins étant à la charge de l'hôpital .
Enfin, une autre difficulté a été largement soulignée à La Réunion, celle du retour des non affiliés. Seize fugues ont ainsi été constatées en 2021 de patients, avec ou sans enfants, à l'approche de la fin des soins à l'hôpital. Se pose alors la question de la continuité des soins.
c) Une nécessité de documents stratégiques en partie communs
Le schéma régional de l'offre de soins comme le projet régional de santé doivent désormais être conçus à l'échelle de chacun des deux départements par les agences régionales respectives.
Cependant, les documents stratégiques relatifs à La Réunion ne peuvent se concevoir comme réponse aux seuls besoins de la population réunionnaise et les documents propres à Mayotte ne peuvent projeter une offre adaptée sans un recours calibré et organisé avec La Réunion.
Si cette répartition et vision à l'échelle du bassin océanique pour deux territoires distants de plus de 1 400 kilomètres n'a rien d'aisé, elle est une nécessité. Mayotte n'a pas la capacité actuellement de prendre en charge l'ensemble des pathologies et n'a sans doute pas la taille critique suffisante pour le faire à terme ; La Réunion doit donc continuer d'assumer une responsabilité de référence et de recours pour l'ensemble des habitants des deux départements de l'océan Indien.
À l'aune de la refonte des projets régionaux, une bonne coordination des deux agences et des principaux responsables de l'offre de soins que sont les deux centres hospitaliers, doit garantir la complémentarité des besoins et des ressources disponibles.
Cette prise en compte dans les différents documents stratégiques, qui ne doit pas prendre la forme d'un document supplémentair e, ne nécessite pas de modifier le code de la santé publique mais relève de la pratique. Elle pourrait par ailleurs utilement se décliner dans le bassin Atlantique entre les territoires des Antilles et de la Guyane.
Recommandation : En amont de la conclusion des projets régionaux de santé de La Réunion et de Mayotte, formaliser par lettre de cadrage ministérielle les responsabilités et complémentarités de chacun des territoires en matière d'offre de soins .
d) Hors champ, un recours de fait à La Réunion pour des patients qui le peuvent
Plus préoccupant et révélateur de l'état de l'accès aux soins sur Mayotte, il a été souligné que les patients assurés se dirigeaient parfois spontanément vers La Réunion , ne passant pas par la programmation d'un transfert, pour recourir plus rapidement aux soins.
Ces soins réalisés à La Réunion ne sont pas tous sollicités par défaut d'offre existante à Mayotte mais bien pour partie par une indisponibilité de l'offre ou d'un délai excessif pour y accéder. Là encore, le risque est réel et en réalité déjà présent d'une médecine à plusieurs vitesses , avec un recours aux soins réalisé à La Réunion, sans passer par une orientation par l'offre mahoraise, pour des patients aisés.
2. Des coopérations efficaces établies entre les établissements des deux départements de l'océan Indien
a) Un partenariat permettant d'organiser une offre de soins complémentaire entre établissements
Le centre hospitalier universitaire de La Réunion, créé en 2012, a très vite organisé des coopérations, avec une convention signée avec le CHM dès 2013 . Cette convention a été reconduite en 2018 puis étendue en 2019 à l'échelle du groupement hospitalier de territoire (GHT) de La Réunion .
Objectifs stratégiques de la convention
entre
le CHU de La Réunion et le centre hospitalier de Mayotte
- Diversifier et renforcer l'offre de soins à Mayotte ;
- Améliorer l'organisation des évacuations sanitaires ;
- Organiser l'accès aux avis spécialisés et examens complémentaires ;
- Soutenir la formation des personnels du CHM ;
- Prioriser des filières médicales communes notamment les filières médicales et soignantes inscrites au PMSP, incluant pour chacune les priorités du territoire de Mayotte.
Source : CHU de La Réunion
Aujourd'hui, la coopération avec Mayotte est l'un des axes stratégiques du projet médical d'établissement.
Paradoxalement, les représentants du CHU de La Réunion ont fait état d'un progrès en termes de coopérations avec Mayotte depuis la sortie du CHM du groupement hospitalier de territoire (GHT) commun avec La Réunion.
Les deux centres ont également formalisé certaines prises en charge, comme sur la filière AVC , ou avec un recours à la téléexpertise qui rend possible certains traitements à Mayotte. Des développements sont également envisagés concernant les postes d'infirmiers en pratique avancée.
La télémédecine permet en outre, selon le CHU, de réduire la durée de séjour nécessaire.
• Si le CHU a mis en avant une coopération dont l'organisation efficace, les représentants ont déploré des dysfonctionnements techniques réguliers .
Visite du CHU de La Réunion sur la chirurgie infantile
La commission a souhaité rencontrer les médecins et personnels non médicaux du service de pédiatrie du CHU pour échanger sur la prise en charge des enfants mahorais nécessitant des soins à La Réunion.
40 % des patients pris en charge dans ce service à La Réunion proviennent de Mayotte où aucune chirurgie infantile n'est pratiquée . Une partie des soins cependant apportés à La Réunion pourraient cependant être pratiqués à Mayotte , selon les responsables.
La prise en charge se fait essentiellement sur la cancérologie et la néonatalogie, même si sont en réalité représentées « toutes les pathologies d'un bassin très infantile ». Si aucune chirurgie cardiaque infantile n'est pratiquée à La Réunion, cette spécialité est en cours de développement.
La prise en charge des enfants ne se fait cependant pas sans difficultés. Un fort besoin d'interprétariat est constaté et le suivi des patients est rendu complexe pour ce qui est du dossier médical . Les petits carnets de santé en papier , souvent conservés aussi pour les périodes de séjour dont ils attestent, sont déterminants.
Enfin, toujours dans le domaine de la prise en charge infantile, des coopérations sont faites avec le CHM : la télémédecine fait l'objet d'expérimentations avec un développement qui semble encore balbutiant et le CHU de La Réunion forme des infirmiers en pratique avancée à destination des maternités de Mayotte.
Les responsables du CHU rencontrés ont insisté sur le renforcement du partenariat avec Mayotte, notamment concernant l'amélioration du parcours patients , mais aussi sur la structuration du plan de réponse aux situations de crises.
Enfin, une coopération se fait également, même après la dissociation des agences de santé, concernant l'internat de médecine , avec un cinquième des internes réalisant un stage à Mayotte .
b) Un appui au moyen notamment de missions médicales
Autre forme d'aide directe au renforcement des capacités d'offre de soins à Mayotte mais aussi à l'amélioration durable des prises en charge, le CHU assure des missions médicales à Mayotte , dans le cadre de la convention entre les établissements.
Une mission médicale se définit, au sens de la convention, comme la venue d'un médecin du CHU/GHT détenant une compétence non disponible ou insuffisamment disponible au CHM pour la prise en charge de patients ou pour l'étude de faisabilité d'une coopération et accessoirement pour l'animation d'actions de formation, appui à l'élaboration de protocoles.
Les missions médicales couvrent un champ très large de spécialités .
Ainsi, en 2021, les 24 missions ont concerné :
- les surspécialités pédiatriques (cardiologie, oncologie, néphrologie) ;
- les urgences ;
- la chirurgie infantile ;
- les maladies infectieuses et la dermatologie ;
- l'hyperbarie ;
- la pédiatrie ;
- la psychiatrie ;
- l'hématologie ;
- la gynécologie-obstétrique ;
- la diabétologie-endocrinologie.
Nombre et jours de missions expertises
réalisées à Mayotte par le CHU de La Réunion
Source : Commission des affaires sociales du Sénat, d'après les données du CHU de La Réunion
• Le CHU de La Réunion poursuit également, dans le cadre de la convention établie en 2013, un dispositif de postes médicaux partagés .
Concernant les assistants régionaux partagés , en 2021, cela représentait 6 ETP, répartis pour 1 en néphro-pédiatrie, pour 1,17 en réanimation polyvalente et pour 3,83 en gynéco-obstétrique. Ils devraient être 3,80 ETP en 2022 et 1,66 en 2023.
Des postes de faisant fonction d'interne sont également concernés, représentant 4,09 ETP en 2021 : pour 2,25 en réanimation néonatale pédiatrique, pour 1,42 en gynéco-obstétrique et 0,42 en dermatologie. 1,83 ETP est prévu pour 2022.
Différentes coopérations ont été portées à la connaissance de la commission, dans des spécialités diverses. À titre d'exemple, un projet d'appui en endocrino-diabétologie figure au rang des priorités 2022, avec un projet de 12 missions par an et un développement de la téléexpertise .
Le CHU de La Réunion a souligné son intention de poursuivre le développement de postes d'assistants et de praticiens partagés mais aussi d'étudier les possibilités de déploiement d'infirmiers en pratique avancée partagés.
3. Des missions sanitaires dépêchées régulièrement de l'Hexagone
Au-delà des renforts issus des partenariats avec La Réunion, d'autres missions d'appui sont envoyées à Mayotte depuis l'Hexagone, par des recours à la réserve sanitaire de l'agence nationale de santé publique, Santé publique France.
• Depuis deux ans, les renforts sont notamment venus en appui à la gestion de l'épidémie de covid-19 sur le territoire.
Durant la première vague de la pandémie , à la mi-avril 2020, entre 20 et 40 réservistes , IDE, médecins et infirmiers réanimation, biologistes, techniciens de laboratoire, ont été dépêchés au service du CHM et, pour des IDE soins généraux, en renfort de l'ARS et ses équipes mobiles de dépistage.
Durant la deuxième vague , à la fin du mois de janvier et jusqu'en avril 2021, en moyenne une quarantaine de réservistes ont été en appui du CHM, en réanimation, soins généraux et renforts laboratoire. Les renforts de la réserve de Santé publique et de la plateforme ministérielle ont atteint des pics d'effectifs s'élevant jusqu'à 100 soignants . Durant cette vague, le service de santé des armées (SSA) a également été mobilisé, apportant un module militaire de réanimation d'une capacité de 10 lits de réanimation armés .
Enfin, dans la phase de vaccination, 40 réservistes en moyenne ont été mobilisés pour renforcer les capacités des centres de vaccination portés par l'ARS.
En dehors de l'épidémie de covid-19, les renforts de Santé publique France sont envoyés pour faire face à des besoins temporaires liés à des pics d'activité ou la gestion d'épidémies.
Ils ont ainsi notamment appuyé le CHM :
- lors d'une épidémie de bronchiolite , de janvier à mi-février 2022, avec 4 IDE par rotation ;
- la périnatalité-néonatologie lors du pic des naissances de 2021 , de mi-mai 2021 à début août 2021, en moyenne 15 réservistes par rotation, IDE et IPDE et sages-femmes. Ce renfort s'est reproduit lors du pic des naissances de 2022 : depuis mars et jusqu'à fin août 2022, en moyenne 16 IPDE et 15 sages-femmes sont présents.
- le service psychiatrie , de juin 2021 à mi-février 2022 avec en moyenne 3 renforts par rotation, psychiatres et IDE psy.
L'ARS fait également appelle à la réserve sanitaire pour appuyer ses missions de lutte anti-vectorielle (LAV). Un renfort a ainsi été envoyé pour gérer une épidémie de gale identifiée sur le territoire : depuis mi-novembre, 3 médecins généralistes et 3 IDE par rotation d'un mois sont présents, cette mission étant prolongée au moins jusqu'à fin 2022.
C. UNE PRISE EN CHARGE DES PERSONNES EN SITUATION IRRÉGULIÈRE QUI PÈSE SUR LES ÉTABLISSEMENTS
1. Une prise en charge des étrangers en situation irrégulière hors du dispositif d'AME
Selon l'Insee, 48 % de la population mahoraise est de nationalité étrangère 18 ( * ) . Pour 95 %, ces ressortissants étrangers sont Comoriens.
Une part substantielle de la population sans droits ouverts à l'assurance maladie, puisque près de 40 % ne seraient pas affiliés à la sécurité sociale.
Cette proportion absolument incomparable aux ratios nationaux , pose des problèmes très concrets dans le financement des établissements de santé et des prestations de soins, alors que l'aide médicale d'État n'est pas applicable à Mayotte.
Ainsi, pour le CHM, au-delà de la participation forfaitaire demandée dans certains cas, les soins ne sont pas facturés . Contrairement à un financement qui serait assuré par l'État avec l'AME, c'est à Mayotte l'agence régionale de santé qui prend en charge sur ses crédits les frais relatifs aux non assurés sociaux .
Pour les établissements privés, la situation se pose également et la société Maydia a fait état de problèmes récurrents avec des difficultés dans la facturation des soins selon que les personnes dialysées sont hospitalisées ou en ambulatoire. Des conventions de partenariats sont réalisées avec le CHM.
La question du coût de la prise en charge des personnes en situation irrégulière est l'une des inquiétudes dans le modèle de financement des établissements privés et donc du développement de l'offre privée sur l'île.
Recommandation : Engager une réflexion sur le droit applicable concernant la prise en charge de frais de santé des personnes en situation irrégulière et la possibilité de l'aide médicale d'État lors d'une résidence constatée de plus de trois mois.
2. L'enjeu de la coopération régionale en santé
L'amélioration de la situation à Mayotte ne pourra se faire durablement qu'à la condition d'une normalisation de la relation entre la les Comores et la France et en assurant le développement des Comores, réduisant l'intérêt au départ pour la population comorienne .
Le plan de développement France-Comores (PDFC), dont la mise en oeuvre est confiée à l'agence française de développement (AFD ), comprend un volet relatif à la santé à hauteur de 44,5 millions d'euros.
L'un des projets, porté à la connaissance des sénatrices et sénateurs, porte sur le renforcement de filières de soins ciblées pour améliorer la prise en charge des patients comoriens , pour un montant de 5 millions d'euros.
Des missions exploratoires ont été menées en 2021, concernant les urgences et la traumatologie, la dialyse, la santé mentale, mais aussi la pédiatrie et la réanimation néonatale. De prochaines missions sont programmées en matière de contrôle des risques infectieux, de santé mentale à nouveau, et concernant la prévention et la santé communautaire.
Enfin, face à une situation particulièrement complexe, il semble nécessaire de conduire une politique de coopération qui dépasse la relation bilatérale entre la France et les Comores. Il semblerait ainsi pertinent de davantage mobiliser l'Union européenne et renforcer la stratégie commune d'aide au développement dans cette région de l'océan Indien.
IV. LA STRUCTURATION SALVATRICE D'UNE AGENCE RÉGIONALE DE SANTÉ PROPRE AU DÉPARTEMENT
A. L'AUTONOMISATION DE L'ARS MAYOTTE, UN ENGAGEMENT DU PLAN DE 2018
L'agence régionale de santé de l'océan Indien a été créée en 2010, avant même la départementalisation. Dès le départ, le décalage criant entre le niveau de développement des deux territoires par surcroît éloignés géographiquement, a façonné une structure suscitant peu d'enthousiasme.
Selon les termes de certains intervenants, l'ARS océan Indien et la délégation de celle-ci à Mayotte étaient perçues comme « une ARS Mayotte sans les Mahorais ». Comme dans le champ d'autres politiques publiques, la mutualisation de services ou de pôles de décisions à La Réunion pour les deux départements de l'océan Indien laisse souvent aux Mahorais l'impression d'être « sous tutelle » voire d'être oubliés de ce qui est piloté depuis La Réunion.
À la suite de mouvements sociaux déstabilisateurs pour le CHM en 2016, l'ARS océan Indien a sollicité une mission d'appui de l'Inspection générale des affaires sociales (Igas) pour élaborer un plan d'actions pour Mayotte « permettant d'apprécier à moyen terme les besoins structurels en compétence médicale pour l'ensemble de l'île ».
Dans son rapport, la mission de l'Igas écrivait ainsi « Les agents de Mayotte, à tous les niveaux hiérarchiques, ont pointé le sentiment de ne guère intéresser leurs homologues de la Réunion qui sont "happés par les dossiers réunionnais" et qui, objectivement, consacrent beaucoup plus de temps et d'énergie à la Réunion et à son microcosme ».
Pire, « la mission a constaté que l'ARSOI ne donne pas l'impulsion nécessaire à l'aboutissement de dossiers difficiles qui excèdent manifestement la capacité d'influence du CHM ou de la DIM » et considère qu'« aucune impulsion, aucun soutien n'ont été apportés par l'agence sur des dossiers qui relèvent des responsabilités propres de l'ARS », soulignant que « les interlocuteurs de la mission dénoncent par ailleurs une répartition inéquitable des ressources »
La mission concluait son analyse en appelant à « expertiser dès 2017 l'option de création d'une ARS de plein exercice à Mayott e ».
Cette recommandation a été suivie à la suite du mouvement social de 2018 et du blocage prolongé de l'île, avec l'annonce par le Gouvernement d'un plan pour l'avenir de Mayotte.
Dans le volet concernant la santé, la première des mesures annoncées était celle de la création d'une agence régionale de plein exercice , assortie du doublement des crédits du fonds d'intervention régional dédié au département.
Entérinée par la loi santé de 2019 19 ( * ) , la création de l'agence a été effective au 1 er janvier 2020.
B. UN CHOIX PERTINENT ET UNE MISE EN oeUVRE GLOBALEMENT FAVORABLE
1. Une visibilité accrue mais, surtout, une proximité efficace
Dans son analyse des difficultés de pilotage de la politique de santé à Mayotte par l'ARS océan Indien, la mission de l'Igas soulignait : « Cette situation n'est pas la conséquence d'un choix délibéré d'abandonner Mayotte à son sort, ni d'un cynisme particulier des agents, mais le signe d'une incapacité conceptuelle d'une administration à s'adapter à une situation hors norme ».
La création d'une agence de plein exercice a permis une localisation des responsables directement dans le territoire, au contact permanent du terrain quand les visites des directeurs généraux ou directeurs généraux adjoints de l'ARS océan Indien pouvaient relever d'une fréquence mensuelle.
Au-delà d'une meilleure appréhension des problèmes du département par des directeurs y résidant et travaillant au quotidien avec les acteurs locaux, l'ARS Mayotte a également gagné en visibilité au niveau national et sans doute aussi en crédibilité et en considération .
Mayotte et ses établissements et professionnels de santé ont sans nul doute gagné en représentation de leurs intérêts et en capacité à faire comprendre la réalité de leur situation.
La structuration d'une nouvelle agence régionale de santé , qui n'avait rien de facile dans un temps réduit et face à une situation locale complexe et de nombreux défis de développement, semble une expérience réussie et saluée au niveau local . L'engagement de l'équipe dirigeante comme de l'ensemble des personnels au service de leur mission est également à saluer.
Un satisfecit apporté également par la Cour des comptes qui, dans son rapport sur Mayotte publié en 2022 20 ( * ) a constaté que la création de l'agence « a permis un renforcement des effectifs avec 20 créations de postes et une meilleure prise en compte des spécificités mahoraises que dans le cadre de la précédente antenne de l'ARS de La Réunion ».
2. Une réactivité face aux besoins
L'action de l'ARS de Mayotte a été unanimement reconnue par les acteurs locaux rencontrés lors du déplacement et considérée comme en phase avec les enjeux du territoire.
Force est de constater que le pilotage de l'ARS par Dominique Voynet dans les deux premières années suivant la création a permis de structurer les missions et l'action de l'agence . Qualifié parfois de « politique », il a surtout été reconnu comme efficace, permettant souvent de débloquer des situations enlisées, quitte parfois à forcer la main au ministère.
C'est au bénéfice de ce positionnement qu'ont pu, lors de la crise sanitaire, être acquis l'hélicoptère dédié au SMUR et l'avion sanitaire permettant de pallier les lacunes de l'offre commerciale pour assurer les évacuations sanitaires.
Toujours dans le cadre de l'épidémie de covid-19, c'est bien l'ARS qui a aussi porté la politique de vaccination , constatant l'incapacité du CHM à pouvoir assumer une telle mission.
Gestion de la vaccination contre la covid-19 par l'ARS Mayotte
À la différence des autres régions de France, la vaccination a été portée essentiellement par l'ARS sur le territoire de Mayotte . En effet, le seul centre hospitalier de l'île, ses centres médicaux de référence et ses dispensaires n'ont pu faire face à cette opération en raison de la tension pesant sur leurs effectifs et leur activité, surtout lors des vagues épidémiques. Ce constat vaut également pour les services de la PMI. L'offre libérale (une trentaine de médecins généralistes, une vingtaine d'officines, et 150 IDE) n'était également pas suffisante pour assurer ces actes en sus de leurs activités habituelles.
L'ARS a donc dès le 25 janvier 2021 créé un centre de vaccination ARS (enregistrement FINESS). Initialement implanté sur la commune de Mamoudzou (MJC de M'Gombani), l'offre s'est par la suite étoffée en adéquation avec la stratégie vaccinale portée par l'Agence mais également pour répondre aux besoins du territoire :
- 1 centre fixe sur la commune de Mamoudzou (MJC de M'Gombani) dont la gestion a été confiée à la croix rouge française ;
- 4 centres supplémentaires en moyenne (jusqu'à 8 ou 9 au maximum) : ces centres dits éphémères ont été implantés dans chaque commune de l'île par période hebdomadaire et avec des rotations en correspondance avec les délais à respecter entre deux doses ;
- 2 équipes mobiles de vaccination avec changement de lieu tous les jours, afin de cibler les bassins de vie ayant les plus faibles couvertures vaccinales ou encore les quartiers avec les populations les plus éloignées du système de santé (personnes en situation irrégulière - non assurés sociaux) ;
- des opérations spéciales « vaccinodrome » ;
- des opérations spécifiques, en lien avec le rectorat, pour une offre de vaccination dans tous les collèges et lycées de l'île (avec des équipes ARS et la réserve sanitaire).
Source : Agence régionale de santé de Mayotte, rapport FIR 2021
Finalement, c'est surtout une approche réaliste et pragmatique qui est retenue à Mayotte, cohérente avec la réalité du département. L'ARS Mayotte ne peut être une ARS tout à fait comme les autres car Mayotte n'est absolument pas dans la situation d'une région hexagonale.
Ainsi, le caractère décrit parfois comme « interventionniste » de l'ARS correspond bien au besoin. Pour qu'un rattrapage rapide, efficace et surtout durable puisse se faire, l'ARS ne peut se concevoir comme seulement régulatrice du secteur sanitaire, elle se doit d'être une organisatrice de terrain au quotidien. Ce positionnement doit être encouragé et appuyé par plus de souplesse et de confiance accordées aux responsables.
3. Une territorialisation de la politique de santé encore en cours
Le principal enjeu de l'ARS Mayotte aujourd'hui demeure bien le développement d'une offre de soins à la hauteur des besoins.
Le pilotage de la politique de santé adaptée au département passe notamment par la mise à jour ou la création des documents stratégiques propres à Mayotte, au premier rang desquels le projet régional de santé (PRS) .
Le projet actuel a été approuvé en juin 2018 sous la forme d'un volet Mayotte du PRS océan Indien. L'agence travaille aujourd'hui à la formulation d'un nouveau projet régional de santé qui sera le premier « PRS Mayotte » ; c'est une des priorités du nouveau directeur général de l'ARS , qui a pris ses fonctions à la fin de l'année 2021 et que la mission a pu rencontrer durant son déplacement à Mayotte.
Parallèlement, l'agence essaye de développer également les partenariats avec les communes. Ainsi, l'ARS poursuit différents projets de contrats locaux de santé (CLS), dont l'un a été signé durant le déplacement des sénatrices et sénateurs en mars 2022.
Recommandations : Afin d'accompagner le développement de l'offre de soins,
- Réaliser, suivant les constats de l'agence régionale de santé, les adaptations législatives et réglementaires pour mieux faire correspondre le droit applicable aux réalités du territoire .
- Faire
entrer dans le droit commun les
dispositifs qui le peuvent
- comme le cadre applicable aux
URPS - et
prévoir les dérogations aujourd'hui
rendues nécessaires par les particularités de la situation
mahoraise
- par exemple concernant l'autorisation des
maternités périphériques -.
- Répondre plus efficacement aux demandes de dérogations formulées par le directeur général de l'agence régionale de santé .
C. UNE DYNAMIQUE D'INVESTISSEMENT RENFORCÉE AU BÉNÉFICE DE L'AUTONOMISATION
1. Un accroissement substantiel des crédits du FIR
L'attribution des crédits du fonds d'intervention régional à Mayotte était un élément « édifiant » pointé en 2017, révélateur du traitement de Mayotte au sein de l'ARS océan Indien.
La mission Igas pointait ainsi que Mayotte ne recevait que 7,5 % au maximum des crédits de l'enveloppe FIR océan Indien , quand l'ARS revendiquait en 2016 un « rééquilibrage ».
Depuis la décision de la création d'une agence de plein exercice et particulièrement depuis 2020 et la constitution de l'ARS, les crédits FIR dédiés à Mayotte ont connu une augmentation très forte : entre 2017 et 2021, hors surcoûts covid, les crédits ont triplé pour atteindre 22,8 millions d'euros.
Évolution des crédits du fonds d'intervention régional depuis 2015
en millions d'euros
Source : Commission des affaires sociales du Sénat, d'après les données de l'ARS Mayotte 21 ( * )
2. Des investissements toujours plus dirigés vers l'offre de soins elle-même
• Les dépenses de prévention-promotion de la santé sont prédominantes par rapport aux autres missions du FIR ; elles représentaient 59 % des dépenses totales en 2020 et 51 % en 2021.
Pour autant, comme le souligne l'ARS, cette tendance commence à s'inverser . Les dépenses relevant de l'offre de soins occupent une part toujours plus importante des crédits, 42 % des dépenses en 2021 contre 36 % en 2020.
Ainsi, pour 2021, le FIR « intervention » a connu une augmentation de 4,3 millions d'euros. 2 ,7 millions d'euros de la mission « organisation et promotion des parcours de santé coordonnés ont notamment été consacrés à :
- la poursuite du développement des équipes mobiles de soins palliatifs ;
- la création d'une filière ophtalmologique de premier recours ;
- un soutien au numérique en santé et à la téléexpertise.
1,2 million d'euros de la mission « efficience des structures sanitaires et médico-sociales et amélioration des conditions de travail de leurs personnels » ont pour leur part été destinés à :
- la création de la maison de santé mentale ;
- au soutien au plan de formation du CHM ;
- aux renforts en néonatologie-pédiatrie et dans le service de psychiatrie.
3. Des investissements structurants encore à venir
L'ARS travaille aujourd'hui à l'ouverture du second site hospitalier du CHM, parallèlement à l'adaptation rapide du site principal actuel et de ses sites périphériques.
Ainsi, les principaux enjeux à court terme concernent les investissements d'urgences sur le site actuel à Mamoudzou . Ceux-ci visent à accroitre les capacités de la filière « mère-enfant » - maternité, néonatalogie et pédiatrie-, de réanimation-urgences et de proximité , autour des centres de référence et dispensaires, mais aussi du plateau technique (bloc, imagerie) et que de l'institut d'études en santé.
Dans le même temps s'ouvre également une période de transition où seront encore améliorées les capacités de psychiatrie, des soins critiques, de consultations externes, ainsi que l'accueil dans les CMR .
Sur une autre temporalité, les investissements structurants seront ensuite consacrés à :
- la réalisation d'un second site hospitalier ;
- la modernisation de plusieurs services de soins et logistiques sur le site de Mamoudzou ;
- la relocalisation de l'institut de formation en santé auprès du site universitaire.
Ces investissements lourds et particulièrement structurants vont considérablement modifier l'envergure du centre hospitalier de Mayotte . Aussi, afin d'avoir une visibilité sur les orientations relatives à l'organisation médicale et fonctionnelle du CHM et de mieux suivre l'impact durable de ces investissements, l'ARS a proposé une mission d'appui au CHM dans la définition de son projet d'établissement qui a abouti en 2021.
Un financement pluriel des investissements structurants
Les financements de ces projets sont issus :
- d'un accompagnement de l'État annoncé dès la sortie de la crise sociale de 2018, à hauteur de 192 millions d'euros dont 20 millions d'euros pour une première vague d'opérations urgentes d'adaptation et 172 millions d'euros pour le projet de reconstruction et d'extension du CHM . Cet accompagnement a été repris au sein du plan de convergence conclu en juillet 2019 entre l'État et le département de Mayotte ;
- des mesures du plan d'investissement du Ségur de la santé qui consacre 67 millions d'euros pour l'amélioration et à la modernisation du système de santé mahorais , dont 26 millions d'euros pour la restauration des capacités financières du CHM, 33 millions d'euros pour développer son offre et moderniser ses sites périphériques afin d'améliorer les prises en charge et 8 millions d'euros, pour le soutien des achats ou remplacement de matériel, réalisation de petits travaux afin d'améliorer les conditions de travail ;
- des fonds européens, dans le cadre de la prolongation du programme REACT-EU mais également par une participation de financement sur le FEDER.
Source : Documents transmis par de l'agence régionale de santé de Mayotte
• Mayotte fait donc l'objet d'un effort substantiel à destination de la structuration et de la montée en puissance rapide et durable de son offre de soins . Dans ce contexte, un pilotage efficace sera une nécessité pour conduire à bien ces transformations essentielles à l'amélioration de la santé à Mayotte. Le rôle de l'agence régionale de santé sera déterminant dans les années à venir.
Surtout, les investissements structurels qui sont aujourd'hui programmés devront nécessairement être suivis de nouveaux projets complétant l'offre de soins et l'adaptant aux besoins croissants. L'objectif de consolidation de l'offre de soins et des capacités hospitalières requière des engagements au niveau national et une planification à un horizon de plus de dix ans qui devront être mis en oeuvre par des projets pluriannuels aux échéances et résultats pouvant être régulièrement évalués .
Recommandation : Soutenir la structuration de l'offre de soins à Mayotte et la montée en capacité du centre hospitalier de Mayotte et des structures de santé par un plan à horizon 2035 permettant une visibilité pour les acteurs locaux et des déclinaisons pluriannuelles dans le cadre du plan régional de santé.
Assurer un suivi pluriannuel des engagements et évaluer la capacité de ces actions à répondre aux besoins de santé et à renforcer l'attractivité du territoire pour les professionnels de santé.
EXAMEN EN COMMISSION
___________
Réunie le mercredi 27 juillet 2022, sous sa présidence, la commission a entendu une communication de Mme Catherine Deroche sur la mission relative à l'accès aux soins à Mayotte.
Mme Catherine Deroche , présidente . - Soucieuse de veiller à l'effectivité et à la qualité de l'accès aux soins sur l'ensemble du territoire national, notre commission des affaires sociales avait décidé de réaliser en 2020 une mission à Mayotte.
En raison de l'épidémie de covid, ce déplacement a dû être plusieurs fois reporté, mais il a finalement pu se dérouler du 28 février au 5 mars dernier.
La délégation de la commission des affaires sociales était composée, outre moi-même, de Laurence Cohen, Jean-Luc Fichet et Dominique Théophile. Viviane Malet a pu rejoindre certains entretiens qui se sont tenus à La Réunion et nous avons été accompagnés pour certains déplacements à Mayotte par Thani Mohamed Soilihi.
S'il me revient de vous présenter aujourd'hui les principales observations que nous avons pu faire et les recommandations qu'il nous apparaît utile de formuler, je sais pouvoir y associer mes collègues. En effet, je pense que la situation que nous avons pu constater dépasse largement les clivages politiques.
Je commencerai par rappeler quelques éléments de contexte. Mayotte est un département avec une population extrêmement jeune. Pour autant, celle-ci n'est pas nécessairement en bonne santé. Un habitant de Mayotte sur neuf s'estime en mauvaise ou très mauvaise santé selon l'Insee.
Dans une situation de pauvreté considérable, Mayotte connaît encore des phénomènes sanitaires qui ne trouvent de comparaison dans aucun autre département français, avec une résurgence de choléra au début des années 2000 ou des épidémies de fièvres typhoïdes ou d'hépatite A.
Mayotte doit en plus relever les défis sanitaires contemporains dans des proportions plus graves : 26 % de la population est aujourd'hui obèse, et la mortalité infantile atteint 9,6 %o, près de trois fois le taux hexagonal.
J'évoquais à l'instant de graves épidémies. Celles-ci sont liées à la situation matérielle dans laquelle se trouve la population. Quatre logements sur dix sont en tôle et 29 % des foyers n'ont pas accès à l'eau à l'intérieur de leur logement.
Parmi eux, 9 % sont ainsi contraints d'utiliser, y compris pour l'alimentation de nourrissons, l'eau des rivières, qui servent pourtant de déversoir pour les déchets et les latrines et où vivent notamment les zébus dont les déjections polluent directement les eaux. C'est cela aussi, la situation dans laquelle vit une partie de la population.
Nous avons pu nous rendre dans les bidonvilles pour accompagner des équipes de dépistage de la gale avec l'agence régionale de santé (ARS) et la réserve sanitaire de Santé publique France. Nous avons vu l'extrême précarité des logements, l'impossibilité souvent des mesures d'hygiène élémentaire. Face à cela, et alors que les collectivités n'ont pas investi sur la distribution gratuite d'eau, l'ARS a agi avec un réseau de bornes fontaines, accessibles via des cartes prépayées, ainsi qu'avec des rampes d'eau. Cette action est nécessaire et efficace, et nous avons constaté qu'autour de ces bornes se nouaient également des actions de santé communautaire en matière de prévention.
J'en viens désormais à l'accès aux soins en tant que tel en commençant par un chiffre, celui du non-recours : 45 % des habitants ont reporté ou dû renoncer à des soins en 2019. C'est considérable et cela concerne les assurés comme les non assurés.
Le système de soins repose à Mayotte essentiellement sur le centre hospitalier de Mayotte, le CHM. Celui-ci comprend le site principal de Mamoudzou, quatre centres de référence qui disposent d'une maternité et d'un accès aux soins 24 heures sur 24 dans les autres zones de l'île, et douze dispensaires ou « centres de consultations périphériques ».
Nous avons pu nous rendre au CHM à Mamoudzou, qui compte 420 lits mais aussi visiter le nouveau site Martial Henry, sur Petite-Terre, qui regroupe désormais des activités de médecine, une maternité mais aussi des lits de soins de suite et de réadaptation (SSR). Nous sommes également allés dans le Nord et le Sud de l'île pour visiter des centres de référence assurant l'activité de maternité et des centres de consultations. Ces établissements sont dans l'ensemble en bon état, certains sont très récents ou rénovés et sont bien équipés, il est important de le souligner.
Je ne vais pas commenter ce matin l'activité globale du CHM, mais je voudrais signaler qu'avant la crise sanitaire, en 2019, l'établissement totalisait 39 148 séjours. Ce que nous avons vu, c'est un établissement débordé et qui n'est pas en capacité de faire face aux besoins, alors qu'il est souvent le seul offreur de soins. Il assure les naissances, les actes de chirurgie mais doit aussi pallier les lacunes d'accès aux soins primaires ou encore les faiblesses reconnues de la protection maternelle et infantile.
Les capacités hospitalières sont très en-deçà de la moyenne nationale : 0,69 lit de médecine pour 1 000 habitants contre 2,06 dans l'Hexagone ; 0,37 lit contre 1,26 pour la chirurgie !
Avec quels résultats ? Des files d'attente très longues dès l'aube devant les centres de consultations et les hôpitaux. Des soins qui, de fait, se concentrent sur les soins non programmés et les soins urgents. Pas de prévention possible, peu ou pas de chirurgie programmée. Pour cela, il faut aller à La Réunion. La réalité, c'est donc que les Mahorais doivent parfois attendre, faute de bloc disponible, et être finalement opérés en urgence quand leur état se dégrade. Comme nous l'ont dit certains personnels soignants lors de nos visites, « c'est une médecine de catastrophe ».
Il n'est pas normal qu'un hôpital soit constamment à bout de souffle. Il n'est pas acceptable que des examens ou actes de chirurgie programmables ne puissent pas être réalisés sur l'île.
J'ai mentionné plusieurs fois les maternités. C'est le coeur de l'activité du CHM, avec 10 704 naissances en 2021 et plus de 11 500 attendues en 2022. C'est le seul indicateur où Mayotte dépasse l'Hexagone en capacité : 1,79 lit contre 0,57 dans l'Hexagone.
Les médecins, sages-femmes, infirmiers, nous ont tous parlé d' « industrialisation », de maternités « usines » voire parfois de maltraitance, tant les cadences imposées aux soignants comme aux parturientes sont dures. Ce sont des mots forts, mais la réalité est réellement saisissante.
L'hôpital, comme partout en France certes, manque de personnel. Ces manques pèsent sur les personnels présents au point d'en faire parfois des charges insupportables qui ont amené certains à démissionner.
Dans les centres de référence, relevons qu'il n'y a souvent pas de médecin obstétricien ni anesthésiste en salle d'accouchement. C'est une pression supplémentaire pour les sages-femmes. C'est aussi l'impossibilité de proposer une péridurale.
À la maternité du site central, il faut avoir en tête qu'une femme en bonne santé sans risque majoré doit quitter l'hôpital avec son bébé à « H+3 » : trois heures seulement après l'accouchement, la mère et le bébé sont transférés vers un centre périphérique pour désengorger les services. Tout cela pour un ratio de grossesses à risque bien supérieur à celui constaté dans l'Hexagone !
Je tiens à souligner notre ressenti lors de nos déplacements dans les hôpitaux mahorais. Dans les chambres de maternité, services de pédiatrie ou de néonatologie, nous avons constaté la surcharge des soignants et la sur-occupation des chambres, y compris des berceaux en néonatalogie. Pourtant, les services étaient toujours calmes : Mayotte est en crise mais les personnels font face de manière résiliente. Les soignantes et soignants que nous avons rencontrés ont tous montré leur détermination, dans un contexte extrêmement difficile, à assurer leur mission du mieux qu'elles et ils le peuvent. Nous tenons à saluer leur engagement au quotidien.
Je souhaite également insister sur une chose : beaucoup ont souligné l'intérêt immense qu'ils avaient à travailler à Mayotte. Professionnellement, Mayotte est un territoire avec des activités et pathologies qui sont parfois rares dans le reste du pays. De même, la situation de tensions fait que les professionnels sont amenés à dépasser souvent les compétences habituellement prévues dans l'Hexagone ou à trouver des méthodes de travail différentes. Cette situation particulière, attractive notamment pour des internes en médecine mais surtout pour certaines sages-femmes, doit pouvoir être valorisée.
J'ai évoqué longuement la situation du CHM, pour une bonne raison : je le disais, le CHM est le principal offreur de soins de l'île. Les libéraux sont peu nombreux : 389 professionnels seulement en 2021, dont 27 généralistes.
Ce manque de médecine de ville est un véritable problème dans l'accès aux soins. La structuration d'une médecine de ville et de filières de soins, notamment en soins visuels par exemple, est un réel défi. Là encore, l'enjeu principal est celui de l'attractivité pour le personnel.
Le problème est similaire concernant l'offre de soins en établissements privés : elle est aujourd'hui limitée à la prise en charge des dialyses. Des projets ont été évoqués d'ouverture d'une clinique à Mayotte ainsi que d'activités de SSR et de santé mentale.
Je le disais, ce système de soins est plus qu'en surchauffe. Il faut être lucide sur les raisons de celle-ci. Des défauts de capacités, certainement, mais aussi, face aux moyens existants, une démographie galopante portée notamment par une vague migratoire non maîtrisée en provenance des Comores. Celle-ci fait peser une charge lourde sur le système de soins et génère des tensions préoccupantes avec les Mahorais. Comment garantir le bon accès aux soins des assurés qui se sentent souvent moins bien pris en charge face à la pression des non-assurés ?
Nous nous sommes déplacés durant une période de reprise d'émeutes sur l'île. La sécurité a été abordée lors de chacune de nos rencontres. Comment attirer des professionnels de santé quand l'insécurité est le quotidien des Mahorais ? Comment faire revenir les étudiants mahorais qui partent se former à La Réunion ou dans l'Hexagone ?
J'en viens maintenant au rôle de La Réunion dans l'offre de soins de Mayotte. L'accès aux soins pour les habitants de Mayotte ne se conçoit qu'avec La Réunion. L'île, distante de plus de 1 400 kilomètres, assure un rôle de recours absolument indispensable.
Nous avons pu nous rendre sur place au début de la mission et visiter notamment le CHU au Nord de l'île. De 500 en 2010, les transferts ont atteint plus de 1 400 en 2021. Ils concernent principalement : les tumeurs, faute de chirurgie disponible à Mayotte et de plateau carcinologique approprié ; les pathologies de l'appareil cardio-respiratoire ; dans une moindre mesure, les pathologies de l'appareil génito-urinaire, principalement les fistules de dialysés qui ne peuvent être prises en charge à Mayotte ; enfin, la natalité et la périnatalité, pour des grossesses pathologiques ou avec une analyse chromosomique nécessaire.
C'est une activité absolument considérable et qui connaît une croissance soutenue. Par ailleurs, il faut avoir en tête qu'un développement de l'accès aux soins sur place à Mayotte renforcera le recours à La Réunion : c'est le cas par exemple des dépistages du cancer du sein à Mayotte.
Les partenariats entre les établissements hospitaliers mahorais et réunionnais semblent efficaces et particulièrement éprouvés. Au-delà de l'accueil de patients, le groupement hospitalier de territoire (GHT) de La Réunion réalise aussi des missions médicales sur place, avec l'envoi de médecins, sur un large champ de spécialités. 24 missions ont été réalisées en 2021.
D'autres formes de coopérations sont en développement, notamment des postes partagés entre La Réunion et Mayotte, mais aussi des stages d'internat favorisés à Mayotte.
Enfin, je souhaite aborder le rôle de l'Agence régionale de santé. Nous avions prévu le déplacement pour 2020, année où l'ARS de Mayotte devenait une ARS de plein exercice et non plus une délégation de l'ARS océan indien chargée de La Réunion et Mayotte.
Cette décision d'autonomisation de l'agence était une promesse du plan Mayotte à la suite des troubles de 2018. Il y avait aussi à Mayotte le sentiment d'être souvent oublié de La Réunion dans les décisions de l'ARS océan indien...
Cette création d'agence n'avait rien de facile mais le pari semble réussi. Celle-ci a été accompagnée d'une montée en puissance substantielle des crédits du fonds d'intervention régional, qui a triplé entre 2017 et 2020.
Le pilotage de l'agence, que Dominique Voynet a structurée en tant que première directrice générale, a parfois été qualifié de « politique », mais reconnu comme efficace. Force est de constater que c'est bien ce que certains ont décrit comme une action « interventionniste » de l'agence qui a permis de débloquer au coeur de l'épidémie de covid-19 l'achat d'un hélicoptère pour le SMUR, facilitant largement les transports sanitaires des urgences sur l'île, mais qui a aussi permis de réaliser l'achat en urgence d'un avion sanitaire pour faciliter les transferts vers La Réunion.
Il faut le dire, l'action de l'ARS Mayotte est à saluer et réconcilie ceux qui pourraient être sceptiques quant aux missions des ARS et j'ai confiance dans l'action du directeur général et de ses équipes au service de la santé des Mahoraises et des Mahorais. Cette agence est également un bon exemple de la capacité des ARS à mener des projets concrets et pertinents si l'on veut bien leur accorder une marge de manoeuvre dans la définition et la mise en oeuvre de leurs actions, au moyen du fonds d'intervention régional (FIR), notamment.
Je souhaite pour finir insister sur une chose. Je ne veux pas que l'on retienne de ce travail un tableau sombre. Oui, Mayotte connaît une situation extrêmement délicate. À la fragilité sociale s'ajoutent des problèmes criants de sécurité, et la pression migratoire venant des Comores fragilise l'île et nourrit un climat de tensions particulièrement préoccupant.
Mais ce territoire est en développement et il doit être vu comme un lieu d'opportunités, y compris pour des innovations dans l'organisation du système de santé. Le développement de Mayotte, et avec lui la structuration durable d'un système de santé adapté aux besoins, ne pourra se faire qu'en assurant l'attractivité du territoire.
Ce n'est pas un département à l'abandon ; l'État est là, il agit. Pour les hospitaliers comme pour les libéraux, Mayotte offre des perspectives professionnelles qu'il faut valoriser. Être lucide et honnête sur les constats ne doit pas conduire à laisser Mayotte sombrer et décourager ceux qui y vivent et développent l'île au quotidien. Il faut au contraire accompagner ce développement.
Voilà, mes chers collègues, les observations que je souhaitais vous communiquer. J'en tire une série de recommandations, que je soumettrai à votre approbation comme il en est désormais d'usage.
La première, pour tirer les conséquences de cette situation qui n'a rien de commune, est de permettre d'adapter le cadre juridique. Le droit commun doit s'appliquer partout où c'est possible, mais il faut savoir l'adapter quand cela est nécessaire, et c'est ici justifié.
Je pense ici à des dispositions qui ne trouvent pas à s'appliquer, ou qui s'appliquent mal, et qui au quotidien sont des freins à un bon fonctionnement ; c'est le cas sur les obligations en matière d'union régionale des professionnels de santé, mais aussi concernant les seuils d'exercice coordonné.
Il s'agit aussi surtout de situations de fait auxquelles on ne trouvera pas de solutions dans l'immédiat et qui doivent trouver un cadre juridique sécurisé. C'est le cas notamment des salles d'accouchement dans les maternités périphériques, où les sages-femmes exercent le plus souvent sans médecin. Des dérogations temporaires au droit commun doivent être avancées.
Des dérogations doivent pouvoir être accordées plus simplement sur demande des directeurs généraux d'ARS outre-mer. Il faut plus de souplesse et de confiance quand les acteurs de terrain prennent leur responsabilité.
La deuxième est celle d'un contrat d'engagement de l'État pour fixer un cap clair pour la structuration du système de soins à Mayotte. Le suivi du plan Mayotte 2025 n'est pas suffisant.
La modernisation du centre hospitalier de Mamoudzou, l'ouverture du centre Martial Henry sur Petite-Terre et la rénovation de centres de référence vont dans le bon sens. Ils sont le résultat d'investissements structurants lourds qu'il faut saluer. Mais il faut de la visibilité pour l'ARS comme pour le CHM et les professionnels de santé libéraux.
Le nouveau projet régional de santé est en cours d'élaboration. Je souhaite que celui-ci puisse comporter un volet plus prospectif sur les besoins à un horizon de vingt ans et que l'État contractualise un plan durable d'investissements en santé dans le département. Le deuxième grand site du centre hospitalier est déjà lancé, mais il ne suffira pas, nous le savons déjà. Là encore, alors que les diagnostics sont là et que des acteurs sont prêts à se mobiliser, il faut que l'État accompagne.
Cette structuration emporte un deuxième impératif, celui de l'attractivité. C'est avec des équipements de qualité et des établissements en bon état de marche que l'on peut correctement attirer des professionnels pour y travailler. Mais je veux aussi que l'on puisse réfléchir aux conditions d'exercice dans les outre-mer. Peut-être faut-il ouvrir davantage de contrats sous forme de « missions » de plusieurs mois ou, idéalement, plusieurs années.
Il faut aussi que le CHM trouve à terme sa place dans cette offre. Est-ce à l'hôpital d'assurer tous les soins ? Le CHM n'a pas vocation à pallier les lacunes des PMI en termes de vaccination infantile par exemple, ou à accueillir uniquement les non-assurés. Il devra demain se recentrer sur son activité propre et les missions essentielles de l'hôpital. La question de son mode de financement se pose aussi : la dotation globale n'est pas viable sur le long terme et ne permet pas la bonne intégration des missions d'intérêt général qu'assure le CHM.
La troisième, corollaire de cette consolidation durable des structures de soins, concerne la manière même d'accéder aux soins. Il faut arriver à organiser une offre de soins programmés et sortir du « tout non programmé », particulièrement pour les assurés mahorais.
Les dispensaires doivent sans doute être complétés : certainement par une offre libérale, mais aussi par une offre plus classique de soins programmés, y compris dans des structures qui seraient encore sous l'égide du CHM. Parallèlement, il me semble que sur « l'aller vers », beaucoup reste à faire. À ce titre, je pense qu'il faut que des équipes de l'hôpital, et sans doute régulièrement peut-être de la réserve sanitaire, ne soient pas déployées seulement sur des missions de lutte anti-vectorielle mais aussi sur des interventions de dépistage ou soins basiques itinérants, pour des populations qui ne se déplacent parfois pas, notamment dans les bidonvilles. C'est sans doute de l'ordre de la médecine humanitaire, mais c'est aussi probablement un moyen pour anticiper certaines prises en charge de pathologies « simples » avant qu'elles ne se dégradent et prennent davantage de temps en urgence, et ainsi désengorger l'hôpital.
La quatrième concerne les droits à l'assurance maladie à Mayotte. La Cour des comptes a récemment constaté dans son rapport sur Mayotte que la promesse de déploiement de la CMU-C à Mayotte ou l'exonération de ticket modérateur n'avaient absolument pas été mises en oeuvre. Il faut que l'accès aux soins des assurés soit facilité, notamment dans la médecine de ville et pour l'accès au réseau officinal. Avancer sur l'alignement des droits ne sera sans doute pas plus coûteux, mais probablement plus efficace. Je veux que soit engagé un alignement vers la protection universelle maladie, la PUMa.
Il en va de même pour l'aide médicale d'État (AME). Il n'y a pas d'AME aujourd'hui pour ne pas attirer de clandestins, mais tout cela est bien hypocrite : les soins sont bien pris en charge, et tout le monde le sait, mais c'est l'ARS qui paye avec le FIR, et non l'État ! Cela ne simplifie rien, notamment lors de soins dans le privé ou de transferts à La Réunion, bien au contraire. Dire cela ne veut pas dire cesser de lutter contre l'immigration illégale, ni ouvrir les vannes aux « kwassas sanitaires » qui arrivent à Mayotte.
La dernière enfin concerne l'accès à l'eau. Je ne conçois pas qu'en France, l'accès à l'eau ne soit pas garanti. Il faut soutenir l'action de l'ARS et renforcer le réseau de bornes fontaines, mais il faut aussi que les collectivités assument leurs missions sur ce point et mettent des points d'accès gratuit également en complément. Ce n'est pas forcément populaire, mais il s'agit là du minimum en matière de santé publique.
Mme Laurence Cohen . - Je partage en effet l'analyse que la présidente vient de faire de la situation à Mayotte, qui reflète ce que nous avons pu voir sur place durant ce déplacement intense et particulièrement riche, et révélateur d'une réalité que nous ne soupçonnions pas.
Je souhaiterais revenir sur l'une des séquences de ce déplacement, au coeur des bidonvilles. Nous avons pu accompagner des équipes de l'ARS chargées de la lutte anti-vectorielle, accompagnées de renforts de la réserve sanitaire, dynamiques et volontaires, dans une mission de dépistage de la gale.
J'ai été frappée de voir combien, à l'occasion de ces missions, les médecins et infirmiers ne pouvaient que constater les besoins de la population en soins de base - en cas de gale, donc, mais aussi de tout autre symptôme - sans toutefois pouvoir les prodiguer. Telle mère dont l'enfant présentait une énorme hernie ombilicale a ainsi été poliment envoyée vers un centre de consultation - qu'il est douteux qu'elle ait finalement contacté.
La présidente a évoqué la nécessité de renforcer « l'aller vers » : c'est selon moi déterminant, mais il reste qu'une grande partie de la population des bidonvilles ne se déplace pas, sauf en cas d'urgence, car il s'agit pour beaucoup de personnes en situation irrégulière, ne parlant pas le français et qui, nous l'avons vu, ont peur des contrôles de police et limitent donc leurs contacts. Leur seul recours reste alors le centre hospitalier de Mamoudzou, mais une provision de dix euros, et parfois plus, est exigée, qui constitue une véritable barrière aux soins. Médecins du Monde nous a notamment alertés sur ce sujet.
Autre barrière qui nous a été signalée : la complexité administrative. L'assurance maladie a par exemple besoin du compte bancaire du patient pour effectuer un remboursement. Or beaucoup d'habitants des bidonvilles, pour ne pas dire tous, n'en ont pas ! L'affiliation à la caisse de sécurité sociale de Mayotte est possible, mais il faut pour cela se rendre au CHM... Et je n'ai encore rien dit des problèmes de transports pour se rendre à Mamoudzou. Enfin, le renouvellement du titre de séjour prend du temps et, dans l'intervalle, l'accès aux soins est souvent rompu.
Je partage pleinement les recommandations de la présidente sur l'accès à l'eau. Nous parlons d'accès à l'eau, mes chers collègues ! En France ! Il s'agit de salubrité publique, d'hygiène de base et de santé, et il est désarmant d'entendre les difficultés que peut avoir l'ARS à acquérir des parcelles pour implanter des fontaines ou les réticences constatées de certains politiques pour l'accès à ce bien élémentaire.
Concernant l'hôpital, la présidente a décrit la situation et les paradoxes parfois criants du CHM : des centres bien équipés, des soignants investis mais à bout de souffle et des capacités largement dépassées alors même qu'elles ne cessent de croître. Les professionnels ont pourtant de grandes capacités pour intervenir, et l'on ne trouve pas à Mayotte les problèmes de cloisonnement des actes que l'on rencontre dans l'Hexagone. Une sage-femme a ainsi éclaté de rire quand nous nous sommes étonnés de l'absence d'un gynécologue pour intervenir : comme si, en cas d'urgence, un tel formalisme devait l'emporter !
Mayotte paye en matière de personnel des années de retard ; les capacités hospitalières du CHM sont très loin de la moyenne nationale et le rattrapage n'est pas pour demain.
Surtout, il faut bien voir que le développement d'une offre privée reste marginal. La présidente l'a dit : nous avons rencontré des personnels très engagés, mais pour beaucoup au bord de la rupture. Les professionnels manquent et l'attractivité est un réel enjeu. Il faudra également régler le problème majeur de l'insécurité, qui fait que beaucoup de professionnels s'en vont.
Nous avons fait une première étape à La Réunion, qui fait avec Mayotte un contraste saisissant. Il est évident que Mayotte dépend de La Réunion et ne peut structurer seule une offre de soins qui couvrirait l'ensemble des besoins. Elle ne dispose pas d'une population suffisante mais, surtout, à court terme, n'en a pas les moyens humains et matériels. Les partenariats et actions qui nous ont été présentés par le CHU de La Réunion sont tout à fait encourageants. Le CHU semble avoir pleinement intégré le flux de patients provenant de Mayotte qu'il doit prendre en charge à son projet médical mais aussi à ses capacités. Je pense qu'il serait ainsi utile que la bonne coordination entre les deux îles fasse l'objet d'une lettre de cadrage ministérielle, en amont de la définition des documents stratégiques et sans ajouter un nouveau document à négocier.
Voilà les quelques observations complémentaires que je souhaitais formuler. Il faut que ces déplacements et les comptes rendus que nous en faisons fassent l'objet d'un suivi, que nous soyons aussi des relais.
M. Dominique Théophile . - Je serai bref car beaucoup de choses ont été dites.
Mayotte a une population de 288 000 habitants, en croissance de 4 % par an, ce qui représentait 12 000 naissances en 2022, soit une classe d'école chaque jour !
Mayotte n'est pas à l'abandon, mais l'île part de très loin. Moi qui suis de Guadeloupe, je peux vous dire que, si nous avons certes raison de dénoncer régulièrement l'écart qui nous sépare de la situation dans l'Hexagone, l'écart qui nous sépare de Mayotte est lui aussi immense. Près de 55 % des habitants de Mayotte ont moins de 20 ans, ce qui en fait le territoire le plus jeune de France. Il y a dans cette jeunesse de l'espoir, mais elle rencontre aussi de grandes difficultés, de formation par exemple.
Je salue les évolutions de l'ARS, car les Mahorais se sentaient sous la coupe des Réunionnais. J'ai eu l'occasion d'en discuter avec le futur directeur général du CHM, qui a dirigé le CHU de Guadeloupe, et guadeloupéen lui-même.
La beauté de Mayotte en fait un territoire d'avenir. L'organisation d'un système de santé étant un atout de développement, Mayotte a tout intérêt à progresser dans ce domaine pour que l'île devienne un joyau des territoires d'outre-mer.
Mme Florence Lassarade . - Le chiffre de la mortalité infantile repose-t-il essentiellement sur la mortalité périnatale ? La mortalité infantile de Mayotte pèse-t-elle lourd dans la mortalité infantile au niveau national ?
Y a-t-il suffisamment de pédiatres à Mayotte ?
Que peut faire le service de santé des armées pour envoyer de jeunes médecins sur place ?
Mme Catherine Deroche , présidente . - Le chiffre que j'ai indiqué est celui de la mortalité infantile, pas de la mortalité périnatale. Compte tenu des volumes, il est douteux que la mortalité infantile à Mayotte pèse beaucoup sur la mortalité infantile au niveau national. Par ailleurs, les chiffres de mortalité sont souvent présentés en distinguant l'Hexagone des outre-mer.
Le service de santé des armées n'intervient pas ; il s'agit de la réserve sanitaire de Santé publique France. Cette dernière intervient, sur demande, pour des risques épidémiologiques, pour des missions de dépistage par exemple. Dans l'équipe de dépistage où je me trouvais, certains étaient assez dubitatifs sur la priorité que constituait le dépistage de la gale, qui se traite bien, compte tenu des autres urgences sanitaires du territoire. La sécurité est un autre sujet majeur ; des médecins nous ont même dit qu'ils recevaient des blessés d'altercations entre des Mahorais et des clandestins.
M. Alain Milon . - M. Théophile a dit qu'il y avait 12 000 naissances par an ; compte tenu de la population, cela représente un nombre d'enfants par femme et par an absolument énorme, et veut donc dire en réalité que de nombreuses Comoriennes viennent accoucher à Mayotte. Aux Comores, les Chinois ont construit un hôpital ultra-moderne mais dépourvu de personnel médical. La question est donc plutôt de savoir ce que fait la France non pas pour que les Comoriens ne puissent pas venir à Mayotte, mais pour que les Comoriennes puissent accoucher convenablement aux Comores.
Mme Catherine Deroche , présidente . - C'est en effet un sujet politique entre les Comores et la France, car les médecins accueillent par hypothèse tous ceux qui se présentent à eux. Si les équipements existent aux Comores, ils ne fonctionnent pas, faute de personnel. D'ailleurs, les Mahorais eux-mêmes s'en prennent aux Comoriens, en considérant qu'ils les pénalisent dans leur accès aux soins. Les tensions sont préoccupantes et le résultat des élections à Mayotte montre d'ailleurs assez bien le climat politique.
Mme Laurence Cohen . - C'est une situation que la France doit traiter directement avec les Comores. Le pourrissement ne peut plus durer. Un établissement flambant neuf construit par la Chine a en effet vu le jour aux Comores, mais la concertation a été faible, la négociation sur le personnel s'est mal passée, au point que le matériel a été repris, voire pillé, et que l'établissement ne peut plus fonctionner. C'est en effet devenu un sujet pour le ministère des affaires étrangères.
M. Alain Milon . - Nous sommes allés à Mayotte en 2015 au moment où les Comores étaient en pleine campagne électorale dans laquelle s'affrontaient deux candidats à la présidence aux positions antinomiques sur la politique à mener avec la France. Quelle est aujourd'hui la politique des Comores vis-à-vis de la France ?
Mme Catherine Deroche , présidente . - Il serait peut-être intéressant que nous menions une audition sur les relations entre les Comores et la France pour avoir un éclairage sur ce noeud du problème, qui certes n'entre pas directement dans les compétences de notre commission mais dont découlent beaucoup des difficultés du système de soins de Mayotte.
Des solutions sont apportées par l'ARS de Mayotte dont nous avons rencontré le directeur.
D'autres politiques menées nous ont laissés sceptiques. Lors de notre déplacement, nous avons reçu des représentants de l'Agence française de développement (AFD) laquelle conduit une étude sur les besoins de formation sanitaire et sociale.
Mme Laurence Cohen . - Le coût de cette étude paraissait particulièrement élevé pour aboutir à des constats de besoins qui sont déjà bien connus...
Mme Catherine Deroche , présidente . - Il faut limiter les missions d'analyse et agir, le diagnostic est bien posé.
Mme Victoire Jasmin . - Je vous félicite pour le travail que vous avez accompli. Vous avez pu échanger avec de nombreuses personnes. Avez-vous rencontré des associations d'usagers pour savoir comment ils vivent les choses ?
Mme Catherine Deroche , présidente . - Nous avons rencontré des partenaires sociaux, des personnels dans chacun des sites de l'hôpital, des représentants de la sécurité sociale, des représentants de la Croix-Rouge et de Médecins du Monde, des représentants d'assurés mais pas spécifiquement des représentants d'usagers.
Mme Pascale Gruny . - Je suis très intéressée par votre déplacement ; j'ai moi-même des proches ayant vécu plusieurs années à Mayotte. En dépit de tout ce que vous décrivez, votre rapport est malheureusement encore pudique sur ce que les gens vivent réellement...
La relation avec les Comores, c'est le vrai problème. Cette solidarité avec les populations comoriennes est naturelle, surtout s'agissant de mères prêtes à accoucher, mais Mayotte ne peut pas accueillir tout le monde. Il ne faut pas occulter la suite des parcours de vie de tous ces enfants nés à Mayotte. Comment formons-nous et accompagnons-nous tous ces jeunes ? Il faut regarder tout ce qui suit la maternité. C'est pourquoi je suis très favorable à l'audition que vous évoquez. La relation avec les Comores est le prérequis fondamental à tous les autres sujets.
M. Théophile, vous parliez à raison de la beauté de l'île de Mayotte. Pourtant, le tourisme est inexistant et quasiment impossible... Pour faire du tourisme, les Mahorais partent à La Réunion.
Nous parlions d'insécurité, le problème est réellement considérable. Le nombre d'agressions et de viols est tellement élevé à Mayotte ! Des personnes de l'Hexagone y sont mutées et découvrent alors une violence inouïe. Beaucoup renoncent à sortir même en début de soirée, surtout les femmes, face à des risques d'agressions extrêmement inquiétants.
Il faut régler ce problème migratoire avec humanité. Vous indiquez qu'après l'accouchement, les nouveaux-nés ne sont gardés que durant trois heures à la maternité de Mamoudzou. Si la France ne peut pas assurer un accueil humain et digne, il faut qu'elle aide le développement des Comores plutôt que d'accueillir ces populations dans des mauvaises conditions.
M. Dominique Théophile . - Vous parlez, Mme Gruny, de la formation des jeunes. Les écoles sont malheureusement à l'image des hôpitaux : complétement débordées...
Je ne pense pas que Mayotte puisse vivre de son tourisme et pourtant c'est véritablement une île magnifique avec une barrière de corail très éloignée. Il y a deux prérequis pour que le tourisme puisse se développer. Il faut un système de santé robuste et la sécurité. Ce sont ces deux éléments qui conditionnent l'envie de voyager dans une région. Mayotte part de très loin sur ces deux aspects. Pour surmonter ces difficultés, il faut davantage de coordination entre les Comores et Mayotte. C'est l'immigration qui nourrit l'engorgement du système de santé et l'insécurité.
Mme Laurence Cohen . - Par retenue, nos collègues, sénateurs de Mayotte, ne nous alertent pas suffisamment sur cette réalité dans l'hémicycle. On ne peut se rendre compte du problème qu'après s'être rendu à Mayotte. Nous devons être les relais sur les problèmes de santé.
À la question de l'insécurité s'ajoutent d'autres difficultés comme le problème du transport. Une seule route très embouteillée permet de se déplacer sur l'île. Le personnel du CHM est donc soumis à des horaires très durs pour prévoir les temps de trajets. Les infirmières et aides-soignantes doivent partir très tôt quitte à dormir dans leur voiture devant l'hôpital pour pointer à 7 heures !
L'insécurité est en effet une préoccupation centrale. Nous avions prévu une rencontre avec les partenaires sociaux à laquelle un des syndicalistes n'a pas pu être présent car il ne pouvait ensuite rentrer chez lui sereinement...
Mme Catherine Deroche , présidente . - Les témoignages sur l'insécurité au quotidien étaient nombreux et plus qu'alarmants. Il nous a aussi été rapporté le cas d'un médecin psychiatre venu travailler à Mayotte. Son épouse et lui ont été agressés dans les premières semaines suivant leur arrivée ; ils sont repartis aussitôt pour l'Hexagone...
Comme l'a dit Laurence Cohen, il faut que nos travaux et les déplacements que nous réalisons dans les territoires puissent servir à relayer les messages de nos collègues ultramarins au service des populations. Trop souvent, les outre-mer se sentent oubliés des politiques publiques.
Je vous propose donc d'adopter le rapport d'information et les recommandations que nous avons présentées. L'offre de soins à Mayotte, sous pression, toujours au bord de la rupture et dans une situation de débordement chronique, appelle un traitement puissant et coordonné. C'est pourquoi, au-delà de la métaphore médicale, je vous propose de retenir comme titre « Mayotte : un système de soins en hypertension ».
La commission approuve la publication du rapport.
LISTE DES PERSONNES ENTENDUES
___________
Déplacement du 28 février au 5 mars 2022
LA RÉUNION
en présence de Mme Viviane Malet, sénatrice de La Réunion, membre de la commission des affaires sociales, et de Mme Nassimah Dindar, sénatrice de La Réunion
• Préfecture
Jacques Billant , préfet
Régine Pam , sous-préfète, secrétaire générale de la préfecture
Éric Faure , chef de l'état-major zonal
Laurent Amar , chef de la mission diplomatique
• Agence régionale de santé de La Réunion
Martine Ladoucette , directrice générale de l'ARS
Étienne Billot , directeur général adjoint
• Département de La Réunion
Sophie Arzal , conseillère départementale
• Centre hospitalier universitaire (CHU) de La Réunion
Lionel Calenge , directeur général du CHU et du groupe hospitalier Est Réunion (GHER)
Sabrina Wadel , secrétaire générale du CHU et du GHER
Pr Peter Von Theoblad , président de la commission médicale d'établissement (CME)
Pr Bertrand Guihard , chef de service SAMU 974 - Médecine d'urgence
Pr Frédérique Sauvat , service chirurgie infantile et chargée de mission prospective hospitalo- universitaire
• Caisse générale de sécurité sociale de La Réunion
Direction régionale du service du contrôle médical de La Réunion
• Groupe de santé Clinifutur
Dr Frédéric Chomon, conseiller médical, département d'information médicale (DIM)
Luc Triboulet , directeur de la Clinique Sainte-Clotilde
Jeanne Loyher , directrice régionale des sociétés de dialyse Réunion-Mayotte
• Groupe de santé Les Flamboyants
Aude d'Abbadie-Savalli , directrice générale
MAYOTTE
en présence de M. Thani Mohamed Soilihi, sénateur de Mayotte
• Préfecture
Thierry Suquet , préfet
• Agence régionale de santé de Mayotte
Olivier Brahic , directeur général de l'ARS
Bastien Morvan , directeur de cabinet
Stéphanie Fréchet , secrétaire générale
Patrick Boutie , directeur de l'offre de soins et de l'autonomie
Fatiha Djabour , directrice adjointe de la santé publique
Julie Durand , chargée de mission Prévention santé environnement
• Élus du Conseil départemental de Mayotte
• Centre hospitalier de Mayotte (CHM)
Christophe Blanchard , directeur général adjoint, directeur général par intérim
Aynoudine Salime , directeur des soins infirmiers, coordonnateur général des soins
Zabibo Moendandze , coordinatrice en maïeutique, pôle gynécologie-obstétrique
Samanthi Kalame Soilihe , adjointe au directeur des soins infirmiers
Christine Assani-Ali , cadre du pôle néonatologie-pédiatrie
Pierre Giron , cadre du pôle urgences-réanimation - SAMU/SMUR
Dr Renaud Blondé , médecin pédiatre-réanimateur
Cyrielle Cadet , cadre de santé de réanimation polyvalente
Delphine Bauchot , cadre de santé du service d'accueil des urgences
Frédéric Rigg , cadre de santé du service d'accueil des urgences
- Centre médical de référence (CMR) de Mramadoudou
Dr Katia Magnin , chef du pôle médecine de secteurs
Claude Iborra , cadre de santé
- Centre médical de référence (CMR) de Dzoumogné
Dr Habil Combo , médecin généraliste
Yafitha Chiythi , infirmière
- Centre de consultations périphériques - Dispensaire de Koungou
Valérie Verger , cadre de santé
- Comité d'hygiène, de sécurité et des conditions de travail (CHSCT)
Zakouoini Hamada , membre du CHSCT, brancardier, CFTC
Mouayad Madjidi , membre du CHSCT, aide-soignant, Sud santé
• Équipes de la réserve sanitaire de Santé publique France
• Centre de dialyse SAS Maydia
Elisabeth Panza , chargée de la logistique
• Caisse de sécurité sociale de Mayotte (CSSM)
Ymane Alihamidi-Chanfi , directrice
Membres du conseil d'administration
• Croix-Rouge française
• Médecins du monde
Rozenn Calvar , coordinatrice générale
• Agence française de développement (AFD)
Ivan Postel-Vinay , directeur
Yann Santin , chargé de mission
• Maison de santé pluriprofessionnelle (MSP) de Bouéni
Dr Jessica Dumez , médecin généraliste, responsable de la MSP
Entretien préalable au déplacement
Dominique Voynet , auteure du rapport de l'Inspection générale des affaires sociales « Évaluation des besoins de santé à Mayotte » ; directrice générale de l'ARS Mayotte en 2020 et 2021
Les membres de la délégation tiennent
à remercier l'ensemble des personnes
qu'ils ont pu rencontrer
à La Réunion et à Mayotte pour leur
disponibilité
et la qualité de leurs échanges
* 1 Insee Analyses Mayotte, n° 29, paru le 29 juillet 2021, Pierre Thibault et Sébastien Merceron (Insee), Julien Balicchi (Agence Régionale de Santé Mayotte).
* 2 Insee, chiffres 2017.
* 3 Insee, enquête santé DOM en 2019.
* 4 Inspection générale des affaires sociales, « Évaluation des besoins de santé à Mayotte » - rapport n° 2016-106R, mai 2017.
* 5 Cour des comptes - Chambres régionales et territoriales des comptes, « Quel développement pour Mayotte ? - Mieux répondre aux défis de la démographie, de la départementalisation et des attentes des Mahorais », juin 2022.
* 6 Insee, Fichier localisé social et fiscal (Filosofi) et Enquête “Budget de Famille 2017 (extension DOM)” pour la Guadeloupe, la Guyane et Mayotte.
* 7 Mayotte en 2017, Recensement de la population - Tableaux détaillés, paru le 5 août 2019, Pierre Thibault (Insee).
* 8 1,4 euro le m3 quand l'eau à la revente peut avoisiner les 25 euros le m3.
* 9 Rapport d'activité 2020 du fonds d'intervention régional.
* 10 Initialement financés par la collectivité, les dispensaires ont vu leur charge transférée à l'assurance maladie en 2004.
* 11 Inspection générale des affaires sociales, « Mission d'appui au Département de Mayotte sur le pilotage de la protection de l'Enfance », février 2016.
* 12 Cour des comptes - Chambres régionales et territoriales des comptes, « Quel développement pour Mayotte ? - Mieux répondre aux défis de la démographie, de la départementalisation et des attentes des Mahorais », juin 2022.
* 13 Centre hospitalier de Mayotte, projet d'établissement 2021-2025.
* 14 Données du Centre hospitalier de Mayotte.
* 15 Ces structures ne sont en effet pas elles-mêmes contigües d'un établissement de santé avec une activité de gynécologie-obstétrique autorisée.
* 16 Caisse générale de sécurité sociale (CGSS) de La Réunion, exerçant les compétences notamment de la CPAM.
* 17 Groupe Clinifutur.
* 18 Chiffres Insee 2017.
* 19 Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé, article 64.
* 20 Cour des comptes - Quel développement pour Mayotte ?
* 21 Pour 2022, les chiffres correspondent aux premières délégations fixées par arrêté.