Avis n° 81 (1995-1996) de M. Louis BOYER , fait au nom de la commission des affaires sociales, déposé le 27 novembre 1995
Disponible au format Acrobat (2,9 Moctets)
-
TRAVAUX DE LA COMMISSION
-
I. AUDITION DE MME ELISABETH HUBERT, MINISTRE DE LA
SANTÉ PUBLIQUE ET DE L'ASSURANCE MALADIE
-
II. EXAMEN DE L'AVIS
-
I. PRÉSENTATION GÉNÉRALE DES
CRÉDITS POUR 1996
-
II. L'HÔPITAL : POUR QUE LE TAUX
DIRECTEUR SOIT RESPECTÉ ET AIT DES EFFETS STRUCTURANTS, DES
RÉFORMES DOIVENT ÊTRE APPLIQUÉES TRÈS RAPIDEMENT SUR
LE TERRAIN
-
III. LES SOINS DE VILLE : LA RÉFORME
ANNONCÉE PAR LE PREMIER MINISTRE MET IN TERME À UN AN
D'INCERTITUDES
-
IV. LA POLITIQUE SANITAIRE DU GOUVERNEMENT :
DES EFFORTS INÉGAUX POUR LUTTER CONTRE LES GRANDS FLÉAUX
N° 81
SÉNAT
SESSION ORDINAIRE DE 1995-1996
Annexe au procès-verbal de la séance du 21 novembre 1995.
AVIS
PRÉSENTÉ
au nom de la commission des Affaires sociales (1) sur le projet de loi de finances pour 1996, ADOPTÉ PAR L'ASSEMBLÉE NATIONALE,
TOME II
SANTÉ ET ASSURANCE MALADIE
Par M. Louis BOYER,
Sénateur .
Voir les numéros : Assemblée nationale (10ème législ.) : 2222, 2270 à 2275 et TA. 413. Sénat : 76 et 77 (annexe n°32) (1995-1996).
Lois de finances.
(1) C ette commission est composée de MM. Jean-Pierre Fourcade, président ; Jacques Bimbenet, Claude Huriet, Charles Metzinger, Louis Souvet, vice-présidents ; Mme Michelle Demessine, M. Charles Descours. Mme Marie-Madeleine Dieulangard, MM Jacques Machet, secrétaires ; José Balarello, Henri Belcour, Jacques Bialski, Paul Blanc, Mme Annick Bocandé, MM. Eric Boyer, Louis Boyer, Jean-Pierre Cantegrit, Francis Cavalier-Benezet, Gilbert Chabroux, Jean Chérioux, Georges Dessaigne, Mme Joëlle Dusseau, MM. Guy Fischer, Alfred Foy, Serge Franchis, Mme Jacqueline Fraysse-Cazalis, MM. Alain Gournac, Roland Huguet, André Jourdain, Pierre Lagourgue, Dominique Larifla, Dominique Leclerc, Marcel Lesbros, Jean-Louis Lorrain, Simon Loueckhote, Jean Madelain, Michel Manet, René Marques, Serge Mathieu, Georges Mazars, Georges Mouly, Lucien Neuwirth, Mme Nelly Olin, MM. Louis Philibert, André Pourny, Henri de Raincourt, Gérard Roujas, Bernard Seillier, Martial Taugourdeau, Alain Vasselle, André Vézinhet, Jean-Pierre Vial.
TRAVAUX DE LA COMMISSION
I. AUDITION DE MME ELISABETH HUBERT, MINISTRE DE LA SANTÉ PUBLIQUE ET DE L'ASSURANCE MALADIE
Au cours d'une séance tenue dans la matinée du jeudi 19 octobre 1995, sous la présidence de M. Jean-Pierre Fourcade, président, la commission a procédé à l'audition de Mme Elisabeth Hubert, ministre de la santé publique et de l'assurance maladie, sur les crédits de son département ministériel pour 1996.
Mme Elisabeth Hubert, ministre de la santé publique et de l'assurance maladie, a indiqué que sa politique reposait sur une analyse des besoins sanitaires de la population et de son état de santé.
Les travaux du haut comité de la santé publique ont en effet montré que l'état de santé de la population, s'il est globalement très satisfaisant, souffre en même temps de lacunes regrettables : surmortalité principalement Masculine due aux comportements à risques, insuffisante prise en compte des affections dues au vieillissement et aux handicaps, inégalités socioprofessionnelles et géographiques d'état de santé, que ne compensent Pas une mauvaise répartition de l'offre de soins sur le territoire ni une a ffectation de ressource axée sur le curatif à titre presque exclusif.
Elle a indiqué qu'elle comptait encourager les politiques régionales de santé publique, en impliquant les structures scolaires et universitaires. Une conférence régionale sera organisée dans chaque région afin de mobiliser les antennes de santé et la population et de décloisonner les équipes et organismes qui participent pour partie à ces actions. Elle contribuera à définir les politiques régionales de santé, qui donneront naissance à un projet r égional de santé.
Mme Elisabeth Hubert a ensuite évoqué le développement de la gestion sanitaire des risques naturels, dont de nombreux aspects (prévention routière, politique de l'eau, qualité de l'air, circulation automobile, alimentation...) relevaient d'autres départements ministériels, mais qui feront de plus en plus l'objet d'une intervention active du ministre de la santé.
C'est dans cet esprit que le ministère a proposé au Gouvernement la Publication d'un décret sur l'amiante, qui devait faire obligation aux Propriétaires d'immeubles collectifs de rechercher la présence d'amiante en leur sein et d'engager, le cas échéant, les travaux adaptés à la situation rencontrée.
Mme Elisabeth Hubert a évoqué l'insuffisante coordination du système de soins, qui est une des causes de la croissance trop élevée des dépenses de santé.
L'hôpital d'un côté, la médecine libérale de l'autre, coexistent sans que personne n'assume le suivi médical cohérent des malades, et alors que la médecine préventive, elle-même dispersée, n'a pas de lien avec la médecine curative.
A quelques exceptions près, les réseaux ville hôpitaux restent une idée nouvelle.
En 1996, les subventions d'Etat, à partir du chapitre 66-11 seront réservées prioritairement à des opérations de regroupement ou de mise en réseau. Les préfets devront également travailler dans le même sens, dès 1996, avec la « marge de contractualisation » dans le cadre de l'approbation des budgets hospitaliers.
Le ministère étudie enfin l'association des médecins libéraux, selon des modalités à définir, à des activités de médecine préventive.
Mme Elisabeth Hubert a ensuite présenté les crédits de son ministère qui s'élèvent à 8 milliards 270 millions de francs. C'est une progression de 3,2 % par rapport aux crédits votés en 1995, d'autant plus significative que ce budget ne retrace pas seulement les moyens d'intervention en santé publique mais aussi l'ensemble des moyens de fonctionnement mis au service des trois ministères du champ sanitaire et social.
Les moyens de l'administration sanitaire et sociale, qui représentent un peu plus de 60 % du budget total, s'élèvent à 5 milliards 88 millions de francs.
Le budget de la santé publique s'établit à 3 milliards 183 millions de francs, soit une progression de 5 %, remarquable dans le contexte budgétaire, et qui traduit bien la priorité accordée aux enjeux de santé publique : prévention, lutte contre les dépendances, sécurité et veille sanitaires.
Dans le domaine des personnels de l'administration sanitaire et sociale, le ministre a indiqué que l'objectif poursuivi était de renforcer l'encadrement des services déconcentrés alors que les dépenses de fonctionnement et d'équipement des services doivent être maîtrisées et rendues plus efficaces.
Un effort encore très net sera demandé aux services déconcentrés, dont le chapitre de moyens diminue de 3,6% à structure constante.
Avec 147 millions de francs, les moyens de gestion du revenu minimum d'insertion (RMI) ont cependant été partiellement exonères de l'effort d'économie dans la mesure où ils sont consacrés essentiellement a la rémunération de personnel (secrétariat des comités locaux d'insertion...).
Les moyens de la tutelle hospitalière qui permettent d'assurer le soutien logistique et les études nécessaires à l'établissement et au suivi des schémas régionaux d'organisation sanitaire (SROS) ont également été protégés, avec 30 millions de francs.
Evoquant les crédits d'intervention en santé Publique, Mme Elisabeth Hubert a indiqué qu'avec 3.183 millions de francs en 1996, ils progressaient de 5 %.
Les moyens de la lutte contre le sida augmentent de 53 % par rapport aux crédits votés en 1995, 448 millions de francs lui étant consacrés.
L'effort de lutte contre les dépendances est doté de plus d'un milliard de francs, soit 870 millions de francs pour la lutte contre la toxicomanie et 184 millions de francs pour la lutte contre l'alcoolisme et le tabagisme.
Mme Elisabeth Hubert a ensuite évoqué les crédits destinés au financement de la formation médicale et paramédicale, pour un montant de 616 millions de francs, ainsi qu'à celui des écoles de formation, soit 388,4 millions de francs. Les bourses d'enseignement sanitaire bénéficient en 1996 d'un effort notable de revalorisation (+14,6%), qui assure leur alignement sur le montant des bourses de l'éducation nationale.
Dans une troisième partie de son exposé, Mme Elisabeth Hubert a annoncé des mesures concernant l'assurance maladie avant la fin de l année.
Elle a indiqué que la situation dans laquelle, tous les deux ans, l'Etat devait éponger un déficit cumulé de plus de 100 milliards de francs alimente a raison de 30 milliards de francs par l'assurance maladie, ne pouvait plus durer.
Le Gouvernement a lancé un grand débat national, à travers les forums régionaux de la protection sociale, pour sensibiliser la population à la situation, pour recueillir des pistes de réponses, pour faire le point sur la maturité des français. Mme Elisabeth Hubert a cependant estime que peut-être en raison du caractère institutionnel de ces rencontres, peu d idées nouvelles étaient avancées.
Avant la fin de cette consultation régionale, il a été nécessaire d'annoncer les dispositions prises pour le taux directeur hospitalier en dépenses comme en recettes ; ce taux serré, comparable à l'évolution prévisionnelle des prix n'est possible qu'au prix d'une remise à niveau du forfait hospitalier, qui permet de financer des mesures de service public (périnatalité, sida) ; ce taux directeur assure le maintien global de l'emploi, ce à quoi elle est personnellement attachée, tout en amorçant un début de réallocation des moyens entre les sites.
Mme Elisabeth Hubert a précisé que le premier ministre devrait annoncer lui-même les autres mesures de redressement prévues à l'occasion du débat parlementaire sur les comptes de la sécurité sociale du mois de novembre. Elle devrait dévoiler dans le même calendrier les prémices de la réforme de l'hôpital telle que la lui aura proposée le haut conseil de la réforme hospitalière.
M. Louis Boyer, rapporteur pour avis du budget de la santé et de l'assurance maladie, a rappelé à Mme Elisabeth Hubert qu'elle avait déclaré devant la commission que les résultats des travaux du Haut conseil de la réforme hospitalière seraient rendus publics avant le mois de novembre. Il lui a demandé de préciser le calendrier de ces travaux et du projet de réforme hospitalière.
Il a interrogé le ministre sur les perspectives budgétaires pour les établissements de santé en 1996 compte tenu du nouveau taux directeur et lui a demandé quel serait le poids des contraintes budgétaires des protocoles « Durafour » et « Durieux ».
Il a également interrogé le ministre sur l'état d'avancement des négociations sur la revalorisation et le déroulement de la carrière des praticiens hospitaliers.
Le rapporteur pour avis s'est interrogé sur les possibilités d'une généralisation du dossier médical sans remise en cause du principe de la cotation des 2C pour la consultation de synthèse annuelle. Il a estimé que l'assurance maladie ne devrait pas supporter les conséquences financières de l'informatisation des cabinets médicaux. Il a enfin demandé au ministre de la santé publique et de l'assurance maladie quelles étaient les perspectives d'évolution du statut de l'Agence nationale pour le développement de l'évaluation médicale (ANDEM).
Répondant à M. Louis Boyer, Mme Elisabeth Hubert, ministre de la santé publique et de l'assurance maladie, a indiqué que les conclusions du Haut conseil de la réforme hospitalière lui seraient remises au mois de novembre, comme prévu. Elle a indiqué qu'un consensus existait déjà sur l' inadaptation du budget global comme mode de financement des établissements publics de santé et sur la nécessité de contractualiser les objectifs médicaux des équipes hospitalières.
Elle a précisé que ces contrats seraient négociés avec une institution régionale au sein de laquelle la caisse nationale d'assurance maladie ainsi que les élus auraient un rôle à jouer. Le projet portant réforme hospitalière devrait être présenté au Parlement au début de l'année prochaine.
M. Jean-Pierre Fourcade, président, a estimé que la participation des élus à l'instance régionale ne devrait pas être symbolique, recueillant sur ce point l'approbation du ministre de la santé publique et de l'assurance maladie. Mme Elisabeth Hubert a indiqué que les protocoles Durafour et Durieux représenteraient, en 1996, une charge de 0,25 point de dotation globale supplémentaire pour les établissements de santé. Elle a fait siens les propos du rapporteur pour avis concernant la nécessaire revalorisation delà carrière des praticiens hospitaliers et a reconnu que l'intégration des gardes dans la retraite des praticiens hospitaliers, décidée cette année, n'était pas une mesure suffisante par rapport à l'enjeu.
Evoquant le dossier médical, elle a indiqué qu'il convenait de le rendre obligatoire et de réfléchir à son extension. Elle a reconnu que dans l'hypothèse d'une généralisation rapide, il faudrait renégocier les conditions financières qui avaient été accordées aux médecins.
Elle a souhaité que les partenaires conventionnels progressent rapidement dans leur discussion sur l'informatisation des cabinets médicaux, mais elle n'a pas indiqué si l'assurance maladie devait apporter une contribution financière à la réalisation de ce projet.
Elle a précisé que, compte tenu de l'importance croissante de son rôle dans le système de santé, l'ANDEM devrait prochainement voir son statut évoluer, soit vers celui d'un groupement d'intérêt public, soit vers celui d un établissement public administratif.
M. Charles Descours, rapporteur pour avis du budget de la protection sociale, a interrogé le ministre sur les réformes de structure de l'assurance maladie qu'il avait estimées nécessaires, soit pour transformer son mode de gestion selon le modèle des caisses de retraite complémentaire, soit pour construire un système pour la direction duquel l'Etat aurait toute sa place.
Il a demandé au ministre d'apporter aux sénateurs la garantie que la création de la prestation dépendance ne serait pas l'occasion d un transfert de charges de l'assurance maladie vers les départements et les communes. Il l'a interrogée sur l'état d'avancement des négociations concernant le secteur optionnel ainsi que sur l'harmonisation des objectifs quantifiés d'évolution des dépenses des différentes professions de santé. Il lui a demandé si la future conférence annuelle sur la santé serait le lieu d'une telle harmonisation.
Mme Elisabeth Hubert, ministre de la santé publique et de l'assurance maladie, a indiqué à M. Charles Descours que le Gouvernement avait bien l'intention de proposer des réformes de structure tendant à une meilleure clarification des responsabilités.
Elle a promis que la création de la prestation dépendance n'entraînerait pas de transferts de charges, le financement des sections de cure médicale devant être assuré grâce à des redéploiements internes au système de santé.
Elle a reconnu que les négociations concernant le secteur optionnel étaient un peu au point mort, estimant à cet égard que si l'on définissait un secteur optionnel comme celui dans lequel le médecin fait moins d'actes, respecte les références médicales et est mieux formé, ce secteur devait concerner tous les médecins.
Elle s'est déclarée favorable à une harmonisation des objectifs quantifiés nationaux, et a indiqué que la conférence annuelle de la santé y concourrait même si, dans son esprit, l'intérêt d'une telle conférence est plus large : il est de mieux définir les objectifs de la politique de la santé.
M. Charles Descours, rapporteur pour avis du budget de la protection sociale, a observé que c'est au Parlement qu'il appartenait de définir les objectifs de la politique de santé.
Mme Elisabeth Hubert, ministre, a admis que la conférence annuelle de santé ne ferait que des propositions.
M. Jean Chérioux a interrogé le ministre sur le redressement dans le secteur de la psychiatrie. Il a estimé que la prise en charge des soins médicaux des « Rmistes » prenait actuellement une telle ampleur qu'elle n'était plus à l'échelle du département.
M. Charles Metzinger a observé que les réponses du ministre étaient souvent des déclarations d'intention, et que l'on pouvait souvent constater un décalage entre ces déclarations et les décisions gouvernementales. Il a interrogé le ministre sur le niveau des remboursements des dépenses de santé par la sécurité sociale puis lui a demandé si elle souhaitait pour la France de demain un système de protection sociale inspiré par les idées de Beveridge ou de Bismarck.
M. Jean Madelain a estimé que l'annonce récente du niveau du taux directeur des dépenses hospitalières ainsi que de l'augmentation du forfait hospitalier avait eu un effet psychologique déplorable dans l'opinion.
Il a indiqué que les dates d'approbation des budgets hospitaliers par la tutelle, que Mme Elisabeth Hubert avait invoquées pour justifier la nécessité d'une telle annonce, ne correspondaient à rien en pratique, la tutelle ayant souvent besoin de plusieurs mois pour examiner ces budgets.
M. Lucien Neuwirth a demandé au ministre s'il ne serait pas possible d'utiliser provisoirement les nouvelles ordonnances pour médicaments d'exception pour remplacer le carnet à souches dont la modernisation prend du retard.
M. Claude Huriet a souhaité que, contrairement à ce qu'avait indiqué Mme Elisabeth Hubert, le Premier ministre attende la fin du débat Parlementaire sur la protection sociale pour annoncer des décisions de réforme. Il a interrogé le ministre sur l'état d'avancement du dossier de l'aléa thérapeutique ainsi que sur le statut des médecins étrangers travaillant à l'hôpital, dont 25 % d'entre eux seulement répondraient aux conditions posées par la loi pour se soumettre aux épreuves nationales qu'elle organise.
M. Jean-Louis Lorrain s'est interrogé sur l'avenir de la maîtrise médicalisée ; il a demandé au ministre si l'on n'atteindrait pas bientôt une phase dans laquelle la maîtrise comptable serait une nécessité.
Il a observé que l'augmentation du forfait hospitalier aurait des conséquences négatives sur les finances départementales ainsi que pour les adultes handicapés.
Mme Michelle Demessine a interrogé le ministre sur le commando anti-interruption volontaire de grossesse (IVG) de Valenciennes auquel avait pris part le directeur adjoint de l'hôpital. Elle s'est déclarée insatisfaite par la réaction de Mme Colette Codaccioni, ministre de la solidarité entre les générations, qui s'en est tenue au rappel de l'obligation de réserve du directeur.
Mme Michelle Demessine a estimé que la réunion d'un conseil de discipline était nécessaire chaque fois qu'un fonctionnaire d'autorité commettait une faute grave.
Mme Joëlle Dusseau s'est également interrogée sur les transferts de charges que pourrait occasionner la création de l'allocation dépendance. Elle a demandé au ministre si des mesures d'humanité ne pourraient pas être prises en direction des grands malades en prison.
Elle lui a aussi demandé quelle place elle comptait accorder au médicament générique. Elle s'est enfin déclarée choquée par l'affaire de Valenciennes, indiquant au ministre qu'il serait bon, au-delà de la procédure judiciaire, qu'elle se montre très ferme.
M. Dominique Leclerc a estimé que les médecins exerçant dans les centres hospitaliers universitaires (CHU) devraient avoir pour obligation de venir exercer, à titre provisoire, dans des structures hospitalières rurales afin de mieux assurer la continuité et la qualité du service public.
M. Roland Huguet a évoqué la situation de la région Nord - Pas-de-Calais qui se caractérise notamment par une insuffisance du nombre des médecins spécialistes, de pharmaciens et de structures hospitalières, ainsi que par un niveau de consommation de soins très inférieur à la moyenne. Il a demandé au ministre de tempérer sa volonté de réaliser des économies dans une telle région.
M. Jean-Pierre Fourcade, président, a estimé que les problèmes hospitaliers ne pourraient être résolus sans une augmentation des pouvoirs des conseils d'administration, quitte à modifier leur fonctionnement. Il a souhaité que le Gouvernement n'annonce pas de mesures nouvelles en matière de sécurité sociale à la veille du débat parlementaire.
Répondant aux orateurs, Mme Elisabeth Hubert a bien noté les propos de M. Jean Chérioux concernant les redéploiements en matière de psychiatrie.
Elle a estimé que les performances de notre pays en matière d'accès aux soins des populations démunies étaient mauvaises et qu'il conviendrait de réexaminer les modalités de prise en charge des soins médicaux de ces personnes.
Indiquant que les taux de prise en charge des dépenses de santé par l'assurance maladie étaient disparates, elle a critiqué ceux qui prônaient une augmentation de la participation des assurés et déclaré que de telles mesures n'étaient plus d'actualité.
Elle a indiqué que sa politique visait à une meilleure utilisation de la dépense de santé. Elle a précisé que toutes les réformes nécessaires devraient être menées de manière concomitante afin que les français prennent conscience qu'il existait bien une équité dans l'effort qui leur était demandé.
Concernant la publication du taux directeur, elle a estimé que le Gouvernement aurait été tout aussi critiqué s'il ne l'avait pas publié. Elle a observé que les retards de la tutelle n'étaient pas toujours imputables aux services déconcentrés.
Ainsi, selon le ministre, les délais de réponse de l'administration centrale concernant les enveloppes spécifiques de la dotation globale pouvaient être grandement améliorés.
Concernant la prescription des morphiniques, le ministre ne s'est pas déclaré favorable à la mesure transitoire proposée par M. Lucien Neuwirth.
En effet les ordonnances pour médicament d'exception correspondent à une préoccupation de remboursement par l assurance maladie alors que le carnet à souches répond à une logique exclusivement sanitaire.
Mme Elisabeth Hubert a reconnu que l'aléa thérapeutique était un sujet dont le traitement était urgent mais que d'autres dossiers très importants l'avaient occulté jusqu'ici.
Evoquant la situation des médecins étrangers, le ministre a indiqué qu'il serait dramatique que l'on remette en cause aujourd'hui les dispositions qui avaient été votées l'an dernier.
Elle a estimé que les critères de compétence ne pouvaient être rendus plus laxistes. Selon elle, c'est également par une présence accrue des médecins libéraux à l'hôpital que pourrait être résolu le problème de la continuité des soins à l'hôpital public.
Le ministre a estimé que le temps n'était pas venu d'une maîtrise comptable des dépenses et qu'il fallait au contraire approfondir les mécanismes de maîtrise médicalisée. Elle a reconnu à cette occasion que certaines régions défavorisées devaient être mieux traitées que d autres.
Mme Elisabeth Hubert a déclaré partager le souci du président Jean-Pierre Fourcade d'un renforcement du rôle des conseils d'administration des établissements publics de santé.
En effet, une plus grande médicalisation des choix appelle nécessairement Impression d'une volonté politique dont le lieu naturel est le conseil d'administration. Elle a cependant souligné au une plus grande implication des administrateurs était la condition d'un renforcement de leur rôle.
Elle a déclaré son intention de mener une politique en faveur des médicaments génériques. Cette politique doit cependant prudence afin de ne pas fragiliser l'industrie pharmaceutique de notre pays.
Evoquant l'affaire du commando anti-IVG de Valenciennes, Mme Elisabeth Hubert a estimé qu'il existait des droits, qui devaient être respectés et que la réalisation des IVG constituait une activité hospitalière à part entière qui ne devait pas être moins bien traitée que les autres.
Elle a indiqué que le comportement du responsable hospitalier ayant pris part au commando était inqualifiable et qu'il appelait des mesures disciplinaires. Si les médecins, qui interviennent directement dans la réalisation des IVG, disposent d'une clause de conscience, celle-ci n'a pas lieu d'être pour les personnels administratifs.
Elle a estimé qu'il fallait donner une impulsion nouvelle à l'information des femmes sur la contraception.
II. EXAMEN DE L'AVIS
Au cours d'une séance tenue dans la matinée du mercredi 22 novembre 1995, sous la présidence de M. Jean-Pierre Four code, président, la commission a procédé l' examen des crédits de la santé et des services communs ouverts par le projet de loi de finances pour 1996.
M. Louis Boyer, rapporteur pour avis, a estimé que le budget de la santé était à la croisée des chemins.
D'une part, en effet, la présentation des crédits résulte cette année de la structure ministérielle éclatée qui avait été retenue dans le premier Gouvernement de M. Alain Juppé et qui n'est plus d'actualité.
D'autre part, l'analyse de la politique de santé et de l'assurance maladie doit tenir compte, depuis le 15 novembre dernier, des nouvelles perspectives ouvertes par la réforme d'ensemble de la sécurité sociale annoncée par le Premier ministre.
M. Louis Boyer, rapporteur pour avis, a indiqué que les crédits delà santé et des services communs pour 1996 s'élèveraient à 8,2 milliards de francs.
A structure constante, ils progressent de 3,2 %. Ils ont été quelque peu affectés par les réductions de crédits adoptées par l'Assemblée nationale, qui ont touché en particulier les subventions à l'Agence du médicament.
Il a observé que les crédits de personnel de l'administration étaient stables, le budget permettant la création de 36 emplois pour une administration qui comprend près de 15.000 agents, tandis que ceux des services déconcentrés régressaient de 3,8 %.
Il a regretté que les crédits déformation médicale et paramédicale ne soient pas à la hauteur des besoins et que les subventions d'investissement destinées aux hôpitaux baissent cette année encore d'une manière très significative.
Evoquant la situation de l'hôpital, M. Louis Boyer, rapporteur pour avis, a affirmé que, depuis 1990, le taux d'évolution des dépenses hospitalières n'avait plus fléchi. Il a expliqué cette situation par les conséquences budgétaires des mesures résulta* des protocoles « Evin » et « Durafour » et par l'évolution des effectifs à l'hôpital.
// a estimé que le taux directeur qui avait été fixé à 2,1 %, soit le taux de la hausse des prix prévue pour 1996, ne serait pas suffisant pour assurer la reconduction de tous les budgets hospitaliers à moyens constants.
M. Louis Boyer, rapporteur pour avis, a évoqué les autres problèmes de l'hôpital. Il a regretté que, depuis le printemps dernier, la réforme des urgences n'ait pas reçu d'application significative et que les nécessaires redéploiements n'aient pas été entrepris. Ils auraient en effet permis de dégager des marges de manoeuvre rendant plus aisé le respect d'un taux directeur rigoureux pour l'année 1996.
M. Louis Boyer, rapporteur pour avis, a affirmé que de nombreux hôpitaux publics étaient en situation de sous-médicalisation. Celle-ci est particulièrement évidente dans certains hôpitaux non universitaires et dans certaines disciplines telles que la radiologie ou l'anesthésie.
Il a ensuite commenté la réforme annoncée par le Gouvernement qui, si elle doit permettre de remédier à ces difficultés, mériterait d'être précisée afin d'apprécier son exacte portée. Ainsi, le discours du Premier ministre ne précise pas quelle sera la composition des agences régionales, ni si le financement des cliniques privées sera modifié.
Il n'est pas davantage précisé qui, du côté des établissements de santé, conclurait les contrats. Or, la réponse à cette question est essentielle pour des établissements publics de santé.
Evoquant l'évaluation et l'accréditation, il a observé qu'il faudrait veiller à harmoniser le financement des hôpitaux et des cliniques pour pouvoir évaluer et comparer les coûts.
Il faudra aussi rendre compatibles cette évaluation et cette accréditation avec les dispositifs actuels de planification hospitalière.
Selon M. Louis Boyer, rapporteur pour avis, les réformes annoncées par le Premier ministre devraient être complétées.
D'abord, dans le cadre de l'harmonisation des conditions d'exercice des médecins exerçant dans des structures publiques et privées, des références médicales devraient être appliquées à l'hôpital public.
Ensuite, il faudra réfléchir, non seulement à la composition des conseils d'administration des hôpitaux, mais aussi à un éventuel élargissement de leurs compétences.
Enfin, l'hôpital ne sera pas véritablement réformé si les causes de la sous-médicalisation des établissements publics de santé perdurent.
Concernant les soins de ville, M. Louis Boyer, rapporteur pour avis, a estimé que la réforme annoncée par le Premier ministre mettait un terme à un an d'incertitudes.
Il a rappelé que, selon les prévisions de la Commission des comptes de la sécurité sociale, plusieurs professions auront respecté, en 1995, les objectifs fixés. C'est le cas des biologistes, des infirmiers libéraux, des orthophonistes, des orthoptistes et des chirurgiens-dentistes.
En revanche, des secteurs devraient déraper, telles les dépenses de médecine libérale et les dépenses pharmaceutiques.
Il a indiqué que trois ans après sa signature, la mise en oeuvre, sur le terrain, des instruments de maîtrise médicalisée laissait encore à désirer.
Ainsi, seulement 0,4 % des médecins contrôlés ont fait l'objet d'une sanction pour non-respect des références médicales opposables.
Par ailleurs, alors que 4,7 millions de personnes satisfaisant aux critères, étaient potentiellement concernées par le dossier médical, seuls 5.000 dossiers avaient été distribués.
Ce n'est que le 7 mai dernier qu'avait été publié au Journal officiel le décret relatif au codage des actes, des pathologies et des prescriptions.
Les négociations conventionnelles, qui devaient aboutir à la mise en place d'un secteur optionnel, n'avaient pas pu aboutir dans le délai de neuf mois prévu par la convention.
Quand aux médecins ils devraient dépasser de 75 % leur objectif prévisionnel d'évolution des dépenses en 1995.
M. Louis Boyer, rapporteur pour avis, a ensuite indiqué que, selon les comptes de la Caisse nationale d'assurance maladie des travailleurs salariés (CNAMTS), les dépenses du régime général au titre des remboursements de médicaments devraient, elles aussi, progresser de 8,5 % en 1995 contre moins d' 1 % en 1994.
Il a ensuite commenté les réformes annoncées de l'organisation de l'assurance maladie, qu'il a jugées très positives, qu'il s agisse de l'universalisation, du rôle nouveau confié au Parlement ou des mesures de responsabilisation des médecins, des patients et des caisses.
Il a estimé qu'il ne fallait pas y voir l'institution d'une maîtrise comptable des dépenses médicales. En effet même dans le dispositif conventionnel actuel où l'objectif d'évolution des dépenses est « prévisionnel », on peut bien penser que les médecins auraient été en situation difficile pour négocier de nouvelles revalorisations tarifaires après le fort dépassement de l'objectif constaté en 1995.
M. Louis Boyer, rapporteur pour avis, a cependant émis une réserve sur la possibilité de déconditionnement des médicaments par les pharmaciens qu'a annoncée M. Alain Juppé, qui comporte plus d'inconvénients que d'avantages.
M. Louis Boyer, rapporteur pour avis, a enfin évoqué la politique sanitaire du Gouvernement. Il a estimé que les efforts pour lutter contre les grands fléaux étaient inégaux.
Il a indiqué que la politique de lutte contre la toxicomanie serait dotée, en 1996, de 870 millions de francs, dont 230 millions de francs de crédits interministériels : ils seront en progression de 36 millions de francs par rapport à l'année 1995 et permettront de poursuivre la mise en oeuvre du plan triennal de lutte contre la drogue décidé le 21 septembre 1993.
Il a observé que, si l'on prenait pour référence les crédits ouverts sur la totalité de l'année 1995 -soit ceux ouverts en loi de finances initiale plus 100 millions de francs résultant de la loi de finances rectificative-, la lutte contre le Sida serait dotée en 1996 de 56 millions de francs supplémentaires par rapport à l'année 1995.
Il s'est toutefois demandé si le programme de mobilisation nationale annoncé le 23 mai 1995 remettait en question le plan quinquennal annoncé au mois de février 1995.
Il a observé que les associations de lutte contre le Sida rencontraient des difficultés financières importantes. Les subventions qui leur sont versées sont en effet accordées avec un retard important par rapport au moment où commence réellement l'action faisant l'objet d'un financement public.
Enfin, M. Louis Boyer, rapporteur pour avis, a estimé que les crédits de la lutte contre l'alcoolisme et le tabagisme étaient très insuffisants et qu'ils ne permettraient pas d'assurer, dans des conditions satisfaisantes, le volet sanitaire de la politique de lutte contre les dépendances tabagique et alcoolique.
Sous le bénéfice de ces observations, il a proposé à la commission d'émettre un avis favorable à l'adoption des crédits consacrés à la santé publique et aux services communs par le projet de loi de finances pour 1996.
M. Charles Descours s'est d'abord interrogé sur la possibilité pour les administrations sociales d'assumer à moyens constants les nouvelles missions qu'impliquera la mise en place des réformes annoncées par le Premier ministre.
Il a relevé le coût pour l'hôpital public des protocoles Durieux et Durafour évoqué par le rapporteur pour avis. Il s'est interrogé sur la possibilité de moins recourir à des praticiens à temps plein dans les hôpitaux généraux.
Il a déclaré partager les interrogations du rapporteur pour avis sur les relations qui existeront, demain, entre les Agences régionales et les comités régionaux de l'organisation sanitaire, les caisses et les directions régionales des affaires sanitaires et sociales. Il a regretté le bas niveau des crédits de la lutte contre le tabagisme et la faible augmentation des prix du tabac depuis deux ans.
M. Louis Boyer, rapporteur pour avis, a indiqué à M. Charles Descours qu'il lui reviendrait aussi, dans son rapport sur la sécurité sociale, de dénoncer l'insuffisance, regrettable à ses yeux, des administrations sanitaires.
Il a proposé que les assistants et chefs de cliniques passent systématiquement deux ans au début de leur carrière dans des hôpitaux généraux.
Il a fait siens les propos de M. Charles Descours sur la politique de lutte contre le tabagisme.
M. Jean Madelain a également regretté l'insuffisance des crédits de la lutte contre l'alcoolisme. Il a redouté que la priorité accordée aux politiques de lutte contre le Sida et la toxicomanie pénalise les moyens de la lutte contre l'alcoolisme.
Evoquant les nécessaires restructurations hospitalières, il a cité un article écrit par un ancien directeur des hôpitaux qui estimait que l'Etat devait se désengager de la gestion hospitalière.
M. Louis Boyer, rapporteur pour avis, a déclaré partager le sentiment de son collègue sur ces deux sujets.
Mme Marie-Madeleine Dieulangard a d'abord regretté que le nouveau ministre du travail et des affaires sociales, ou son secrétaire d'Etat à la santé, n'aient pu être auditionnés sur les crédits de la santé. Elle a déclaré partager entièrement les propos du rapporteur pour avis sur le caractère flou des annonces de régionalisation de la politique hospitalière.
Elle a cependant observé que, si celles-ci étaient dénoncées avec constance depuis des années, rien ne semblait avoir été fait pour les réduire.
Elle a regretté que l'on « dénonce » les médecins dans le débat sur la dérive des dépenses d'assurance maladie. Elle a estimé que la question des restructurations hospitalières devait être examinée en tenant compte, non seulement de la plus grande facilité des déplacements aujourd'hui qu'hier, mais aussi des coûts sociaux des fermetures d'hôpitaux.
Evoquant la présidence des conseils d'administration des hôpitaux, elle a estimé que l'on reprochait probablement aux élus d'accorder trop d'importance aux aspects humains des problèmes de l'hôpital.
M. Louis Boyer, rapporteur pour avis, a reconnu que la prévention n'était pas suffisamment valorisée dans notre système de santé.
Reprenant un exemple cité par Mme Jacqueline Fraysse-Cazalis, il a observé que les différences de coût entre les prothèses de hanche pouvaient provenir du matériel utilisé. Il s'est cependant interrogé sur l'opportunité médicale d'utiliser systématiquement les plus chères.
M. Jean-Louis Lorrain a estimé que l'examen des crédits de la santé devrait anticiper les conséquences des réformes annoncées par le Premier ministre. Il a estimé que celles-ci devraient impliquer l'organisation d'une nouvelle négociation conventionnelle. Il a souligné la nécessité de responsabiliser les professionnels de santé sans les « agresser ».
M. Louis Boyer, rapporteur pour avis, a déclaré partager le souci d'anticipation de son collègue, mais a observé que le « bleu budgétaire » n'avait pas été modifié par les seules annonces de réforme du Premier ministre. Il a indiqué qu'avant de lancer une nouvelle négociation conventionnelle, il convenait d'attendre la promulgation des ordonnances pour lesquelles un projet de loi d'habilitation serait prochainement soumis à l examen du Parlement.
M. Lucien Neuwirth a rappelé l'important travail accompli par le Sénat pour améliorer la prise en charge de la douleur. Il a demandé si des crédits étaient prévus en 1996 pour doter les structures hospitalières des moyens d'assumer la nouvelle mission qui leur était reconnue par la loi.
Il a regretté l'absence de réaction des pouvoirs publics, en France, à l'information selon laquelle des fabricants américains de cigarettes utiliseraient de l'ammoniaque afin de relever le goût de la nicotine contenue dans leurs produits. Il a annoncé son intention d'intervenir à ce sujet dans le cadre de la discussion budgétaire.
M. Louis Boyer, rapporteur pour avis, a indiqué qu'il évoquait la lutte contre la douleur dans son rapport écrit et qu'il ne manquerait pas de demander une individualisation budgétaire des crédits qui devaient y être destinés.
M. André Vezinhet a d'abord défendu le rôle joué par les maires à la présidence des conseils d'administration des hôpitaux. Il a estimé que ceux-ci jouissaient d'une autorité morale qui pouvait empêcher certaines dérives. Il a dénoncé les retards pris par la France dans le traitement des toxicomanes par substitution.
Il a aussi dénoncé l'insuffisance de la marge régionale pour soutenir les budgets de programme des hôpitaux, ainsi que celle des crédits destinés à l'ouverture de sections de cure médicale. Il a souhaité une harmonisation des procédures de financement des établissements de santé publics et privés et la définition de critères clairs, tels que le degré d'utilisation du plateau technique, pour déterminer le champ des restructurations hospitalières.
M. Louis Boyer, rapporteur pour avis, a déclaré partager les voeux de son collègue sur ces derniers points. Il a estimé que la présidence des conseils d'administration des hôpitaux par les maires comportait beaucoup d'avantages. Il a toutefois observé que certains maires ne souhaitaient plus être présidents de ces conseils.
Il a rappelé que le nombre de centres spécialisés de traitement par la méthadone était passé de 3 en 1992 à 182 aujourd'hui, et que celle-ci pouvait désormais être prescrite en ville.
M. José Balarello a souligné l'importance des anciens « hôpitaux locaux » que l'on voulait aujourd'hui souvent supprimer. Il s'est interrogé sur les possibilités d'utiliser des moyens de téléconférence entre les praticiens des hôpitaux et les maisons de retraite, et s'est demandé si les hôpitaux locaux ne pouvaient pas accueillir certains adultes handicapés.
M. Louis Boyer, rapporteur pour avis, a rappelé les possibilités de reconversion des hôpitaux offertes par la loi du 18 janvier 1994. Il a déclaré qu'il y avait là, très certainement, une piste à explorer.
La commission a, sur la proposition de son rapporteur, décidé d'émettre un avis favorable à l'adoption des crédits consacrés à la santé et aux services communs par le projet de loi de finances pour 1996.
Mesdames, Messieurs,
Le budget de la santé est, pour 1996, à la croisée des chemins.
En premier lieu, la présentation des crédits reflète une organisation ministérielle qui n'est plus d'actualité.
Le fascicule budgétaire correspondant s'intitule en effet « santé et services communs » et rassemble les crédits de la santé et ceux des administrations des départements ministériels créés dans le premier Gouvernement de M. Alain Juppé pour exercer les anciennes attributions du ministère des affaires sociales.
En second lieu, la politique de santé et l'assurance maladie seront profondément affectées, en 1996, par les réformes qui ont été annoncées par le Premier ministre le 15 novembre dernier.
C'est pourquoi le présent rapport examinera, à partir de l'analyse des principales carences de notre système de santé et d'assurance maladie, les conditions dans lesquelles les réformes proposées peuvent y porter remède.
A cet égard, votre commission apprécie tant l'ampleur que le contenu des réformes proposées, qui contribueront à définir un système de soins et de protection sociale plus généreux pour les personnes démunies, plus efficace plus responsable et de meilleure qualité tout en étant plus économe.
Elle juge courageuse cette initiative gouvernementale qui, s'affranchissant des demandes contradictoires des groupes de pression, va dans le sens de la satisfaction de l'intérêt général.
Elle estime que le plan de réforme contribuera à une refondation de la sécurité sociale qui était indispensable pour garantir son avenir et l'adapter aux nouveaux besoins de la population, et notamment à ceux des plus faibles.
Probablement pour la dernière fois, le Parlement est appelé à se prononcer sur un seul budget qui, avec un peu plus de 8 milliards de francs, représente moins de 2 % des dépenses socialisées de santé.
En effet, si le projet de réforme constitutionnelle annoncé par le Premier ministre est adopté, votre commission sera appelée, l'an prochain, à apprécier les orientations de la politique de protection sociale et à participer à la définition des objectifs d'évolution des dépenses d'assurance maladie compatibles avec le niveau attendu des recettes.
Ainsi sera reconnue une compétence qui revient logiquement au Parlement dans un secteur par lequel transitent des masses financières d'un montant bien supérieur à celui du budget de l'Etat.
De fait, et même si les observations de votre commission ne peuvent, cette année encore, déboucher sur des dispositions normatives, le présent rapport proposera des orientations souhaitables, non seulement pour l'évolution des crédits ministériels, mais aussi pour notre système de santé et d'assurance maladie.
I. PRÉSENTATION GÉNÉRALE DES CRÉDITS POUR 1996
Les crédits de la santé et des services communs s'élèvent, dans le Projet de loi de finances, à 8,270 milliards de francs, en progression, à structure constante, de 3,2 % par rapport à 1995.
Ces crédits ont été très légèrement diminués à l'occasion de l'examen du projet de loi de finances en première lecture à l'Assemblée nationale. Ont en effet été adoptés, d'une part, un amendement de M. Jean-Pierre Thomas sur le titre III de l'état B et, d'autre part, un amendement de M. Bernard Accoyer sur le titre IV de ce même état B.
Le premier amendement vise à réduire de 12 millions de francs les crédits du ministère, selon la répartition suivante :
34-11 Protection et prévention sanitaires - Matériel et 0,3 millions de francs fonctionnement technique
34-94 Statistiques et études générales 0,3 millions de francs
4-95 Dépenses d'informatique et de télématique 0,3 millions de francs
34-98 Administration centrale et services communs
Moyens de fonctionnement des services 0,9 millions de francs
37-05 Enseignement et formation permanente des personnels 0,2 millions de francs
36-81 Etablissements nationaux 10 millions de francs
Le ministre de la santé publique et de l'assurance maladie, en séance, a déclaré que les économies sur les dépenses de fonctionnement des établissements nationaux ne pourraient concerner l'Agence française du sang. Il est vrai que celle-ci avait été moins bien traitée que d'autres établissements publics dans la loi de finances initiale.
Le second amendement vise à réduire les crédits du titre IV sur les chapitres suivants :
43-32 Prévention médicale et paramédicale - Formation et 16,7 millions de francs recyclage
47-11 Programmes et dispositifs en faveur de la santé des 17,5 millions de francs populations
Ces réductions de crédits ne sont pas très importantes, mais elles concernent les crédits d'une administration traditionnellement sous dotée par rapport à d'autres ministères.
Les crédits de personnel de l'administration sanitaire et sociale ouverts par le projet de loi de finances sont stables. Ils permettront la création de 36 emplois, pour une administration qui comprend près de 15.000 agents.
L'on peut se demander si ces crédits seront suffisants avec la mise en oeuvre de la réforme de la sécurité sociale présentée par le Premier ministre. Il a ainsi annoncé la création d'agences régionales de financement de l'hospitalisation et d'une institution indépendante d'évaluation des structures hospitalières. Celles-ci, bien évidemment, ne sont pas budgétées.
Il faudra donc probablement, en cours d'année, ouvrir de nouveaux crédits dès lors que les réformes seront mieux connues.
Les moyens matériels des services centraux sont préservés par le budget pour 1996. Il n'en est pas de même pour ceux des services déconcentrés, qui régressent de 3,8 %.
La remarque faite plus haut au sujet des crédits de personnel vaut donc aussi pour les moyens matériels des services déconcentrés.
Un effort particulier est consenti, nous y reviendrons, aux crédits d'intervention sanitaire, notamment en matière de lutte contre le Sida et la toxicomanie. Ces crédits, d'un montant de plus de 3 milliards de francs, progressent de 5 % par rapport à 1996. Ils comprennent les subventions de fonctionnement accordées aux établissements publics tels que l'Agence du Médicament, l'Agence Française du Sang, l'Établissement Français des Greffes, l'INSERM et l'Office de Protection contre les Rayonnements Ionisants.
Ces subventions s'élèvent globalement à près de 175 millions de francs, en progression de 6 % par rapport à l'an dernier. Cette hausse (réduite toutefois de 10 millions de francs à l'Assemblée nationale) est particulièrement marquée pour l'Agence du Médicament. Les crédits de l'Agence Française du Sang régressent cependant de 13 %.
Les crédits de formation médicale et paramédicale, eux aussi affectés par les économies souhaitées par l'Assemblée nationale, régressent de 5 %, tandis que les crédits destinés aux bourses de scolarité sanitaire connaissent une remarquable progression de 15 %.
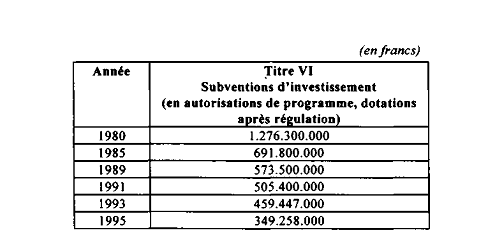
Votre commission regrette la nouvelle diminution des crédits destinés aux subventions à l'investissement des hôpitaux. Cette année encore, elle est massive, puisqu'elle se traduit par une réduction de 25 % des crédits de paiement et des autorisations de programme.
Enfin, les crédits de programmes et dispositifs en faveur de la santé des populations, malgré une réduction de 17,5 millions de francs a l'Assemblée nationale, progressent fortement (+ 9 %).
Le budget de la santé et des services communs est relativement épargné par l'effort de maîtrise des dépenses publiques.
Votre commission estime que ce choix est sage, compte tenu non seulement des actuels enjeux sanitaires et sociaux, mais aussi des faibles moyens des administrations du ministère.
II. L'HÔPITAL : POUR QUE LE TAUX DIRECTEUR SOIT RESPECTÉ ET AIT DES EFFETS STRUCTURANTS, DES RÉFORMES DOIVENT ÊTRE APPLIQUÉES TRÈS RAPIDEMENT SUR LE TERRAIN
La dérive des dépenses hospitalières constatée malgré l'encadrement des budgets par la dotation globale a conduit le Gouvernement à fixer à un niveau très bas le taux directeur pour 1996.
Ce taux directeur, en l'absence de réforme hospitalière, serait insuffisant pour reconduire les budgets actuels.
Il faudra donc appliquer très rapidement sur le terrain les réformes proposées par le Premier ministre afin que le taux directeur ait les effets structurants souhaités et qu'il ne se traduise pas par des restructurations « aveugles », frappant les hôpitaux ou services performants autant que ceux qui le sont moins.
A. UN SYSTÈME HOSPITALIER EN DIFFICULTÉ
1. Un système hospitalier toujours plus coûteux, qui justifie la fixation d'un taux directeur très rigoureux
Préalablement à toute analyse, il faut savoir qu'au 31 décembre 1993, les structures hospitalières publiques comportaient 166.691 lits qui se répartissaient en 107.121 lits de court séjour, 53.662 de moyen séjour et 5.908 lits de long séjour.
Et 58 % des 1.650.000 personnes travaillant dans le secteur de la santé exercent à l'hôpital qui représente donc plus d'un million d'emplois.
a) Les effets de maîtrise attendus de la dotation globale sont épuisés depuis cinq ans
L'hôpital coûte cher. Certes, l'évolution de la consommation de soins hospitaliers s'est caractérisée par une décélération importante depuis 1985, date à laquelle la dotation globale a été généralisée. Ainsi, le taux moyen d'évolution des dépenses hospitalières est passé de 12,6 % sur la période de 1980-1985 à 5,6 % sur la période 1985-1990.
Mais depuis 1990, ce taux n'a plus fléchi, les dépenses hospitalières ayant progressé de 5,6 % en 1991, de 6,9 % en 1992, de 6,3 % en 1993 et de 4,5 % en 1994. Elles ont progressé à nouveau de 5,85 % en 1995 (source : commission des comptes, octobre 1995).
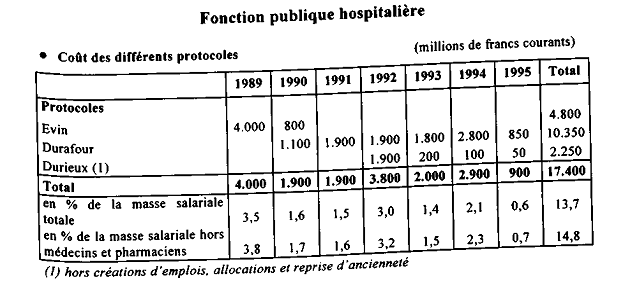
Le coût cumulé total de ces protocoles est donc d'environ 20 milliards de francs.

La dégradation du taux moyen dévolution des penses peut. être également expliquée par l'évolution des effectifs à 1 hôpital.
Si l'on s'intéresse aux progressions nettes, en neutralisant l'effet prix, le coup d'arrêt initial donné à l'augmentation des dépenses par l'institution du budget global est beaucoup moins brutal que le laisseraient à penser les chiffres bruts : le taux moyen de progression a en effet été seulement ramené de 3,3 % de 1981 à 1985 à 2 % de 1986 à 1990.
Les mauvais résultats depuis 1990 peuvent être dans une large mesure expliqués par les conséquences budgétaires des mesures, résultant des protocoles Evin et Durafour qui ont pesé, chaque année d'un à deux-points sur les dépenses hospitalières. Leur coût a commencé à s'infléchir à partir de 1995.
En particulier, les emplois administratifs ont progressé de 23 % en 10 ans. La commission des comptes révèle en particulier que les effectifs de secrétaires médicales ont crû d'un tiers en cinq ans, et se demande légitimement si les besoins n'auraient pas pu être satisfaits par redéploiement.
Si l'on considère le coût des créations d'emplois non médicaux depuis 1991, on a :
15 000 emplois x 200 000 francs = 3 000 000 000 francs par an, soit 15 milliards de francs en 5 ans.
Dans la mesure où ces mêmes créations ont été au moins aussi importantes dans la période 1985-1990, on a donc un coût total de 30 milliards de francs.
b) Un taux directeur fixé à un niveau très bas
Pour 1995, le taux directeur des dépenses hospitalières applicable aux établissements sous compétence tarifaire de l'Etat avait été fixé à 3,80 %.
Il s'agissait d'un taux de rigueur qui a impliqué des efforts de redéploiement de la part des établissements hospitaliers. Il a néanmoins pris en compte les hypothèses économiques associées au projet de loi de finances et d'évolution de la mesure salariale propre au secteur hospitalier résultant notamment des accords salariaux pour la fonction publique et des protocoles Durafour et Durieux. Il comprenait également les taux applicables aux enveloppes spécifiques liées aux priorités que le Gouvernement voulait promouvoir, notamment la lutte contre le Sida, la sécurité transfusionnelle, la périnatalité, l'accueil des urgences et la recherche clinique.
Ce taux, on l'a vu, n'a pas été respecté, les dépenses hospitalières ayant progressé de 5,85 % cette année (estimation de la commission des comptes).
Pour 1996, il a été fixé à 2,1 %, taux qui implique, non seulement une rigueur, mais aussi des redéploiements accrus. Il correspond en effet au taux de la hausse des prix prévue pour 1996.
Ce taux se décompose de la manière suivante :
ï 1,4 % sont accordés à tous les hôpitaux, c'est le taux de reconduction (dont 0,3 % sont destinés à couvrir le coût des protocoles Durafour et Durieux),
ï 0,7 % constitueront une marge de manoeuvre régionale contractualisée.
. Par ailleurs, les missions prioritaires de service public (Sida, hépatite C, toxicomanie, programme périnatalité, réforme de la transfusion sanguine et de la prise en charge des détenus) seront finances, à hauteur de 0,48 %, par la hausse du forfait journalier.
Ce taux ne sera pas suffisant pour assurer la reconduction de tous les budgets hospitaliers à moyens constants.
En effet, selon la Fédération hospitalière de France l'évolution mécanique de la masse salariale (qui représente une très large fraction des budgets), pour 1996, sera la suivante :
+ 0,8 % résultant du T ;
- + 1,36 % résultant du dispositif salarial décidé par le Gouvernement en 1995 ;
- + 0,30 % au titre des protocoles Durieux-Durafour ;
soit un total de + 2,46 %.
Dans la mesure où les charges de personnel représentent 70 % du budget des hôpitaux, leur progression mécanique en 1996 impliquera une hausse des budgets de 2,14 %. La dotation globale n'augmentant pour touts les hôpitaux que de 1,4 %, il manque 0,74 point de dotation globale pour financer à structure constante l'évolution des charges de personnel.
A peu de choses près, ce 0,74 point correspond à 0 7 point de marge de manoeuvre régionale. Or, celle-ci ne sera pas distribuée à tous les établissements d'une manière générale.
Pour apprécier à leur juste mesure les difficultés que contreront les hôpitaux, il faudrait également tenir compte de l'augmentation de la TVA et de la hausse des cotisations a la CNRACL qui pèseront également sur les budgets.
Il faut enfin prendre en considération l'importante
modification du mode de financement des investissements hospitaliers
consécutive à la diminution des subventions de l'Etat. Si la part
des subventions est passée de 17 % en 1980 à 4 % aujourd'hui,
celle de l'autofinancement a
quasiment doublé, progressant de
34 % en 1980 à 60 % aujourd'hui
• Compte tenu des
difficultés budgétaires des établissements, la
modification de la structure de financement des investissements a eu pour
conséquence leur niveau peu élevé
.
L'hôpital pourra-t-il suivre demain l'évolution technologique
si rapide et si coûteuse ?
Il est probable que, malgré la politique d'aide à l'investissement concernant certains programmes prioritaires qui a été prévue dans le taux directeur d'évolution des dépenses hospitalières et le financement des surcoûts engendrés par certains investissements hospitaliers sur les marges de manoeuvre des services déconcentrés de l'Etat, l'investissement hospitalier sera à nouveau pénalisé cette année.
Pour 1996, en effet, les subventions d'équipement de l'Etat baissent encore d'environ un quart par rapport à l'année dernière, qu'il s'agisse des crédits de paiement ou des autorisations de programme.
2. Des redéploiements de moyens sont nécessaires pour satisfaire les besoins de la population
L'offre hospitalière est excédentaire. Le constat est ancien. Les suppressions de lits intervenues depuis les années 80 qui, contrairement à ce que l'on dit parfois, ont été importantes, sont cependant demeurées en deçà de ce qui aurait été nécessaire pour une meilleure adaptation de notre système hospitalier aux besoins de la population.
Les capacités hospitalières publiques et privées sont traditionnellement exprimées en « lits », même si cette notion peut apparaître de nos jours moins pertinente que d'autres (telles que le plateau technique) pour apprécier réellement l'état de l'offre. La notion de lit présente cependant l'avantage d'être facilement mesurable...
•
Le court séjour
Le système hospitalier français a atteint sa capacité maximale en lits de court séjour en 1978.
Depuis cette date, où l'on comptait 340.000 lits, leur nombre a diminué de 60.000, soit une réduction de près de 20 % en 15 ans. Sur les trots dernières années, le nombre de lits de court séjour a diminué de 20.000.
Il faut ajouter à ces lits de court séjour les places en structures de soins alternatives à l'hospitalisation, qui se répartissent ainsi :

•
Les soins de suite ou de réadaptation,
les soins de longue durée et la psychiatrie.
Dans ces domaines, l'évolution des trois dernières années est marquée par une forte diminution des lits de psychiatrie (- 16.000 en trois ans et - 40.000 en treize ans) et une faible régression du nombre de lits en soins de suite ou de réadaptation (- 2.000 en trois ans).
Cette évolution doit être poursuivie : il est patent que notre système hospitalier est excédentaire en lits de court séjour (qui représentent 53 % des capacités totales) alors qu'il ne couvre qu'imparfaitement les besoins de la population, notamment ceux qui sont exprimés par les personnes malades du Sida, les toxicomanes ou les personnes âgées.
Pour satisfaire ces derniers, le système hospitalier doit s'adapter par la création de lits de long séjour et l'amélioration de la prise en charge sanitaire des personnes âgées.
La prise en compte de besoins nouveaux correspondant à la dépendance de personnes âgées a ainsi conduit à la création de 2.400 places d'alternative à l'hospitalisation et de 10.000 lits de soins de longue durée.
En outre, les circulaires DH n° 26 du 13 juillet 1993 et n° 43 du 1er décembre 1994 encouragent désormais les hôpitaux à « constituer des pôles gérontologiques de proximité et à améliorer l'accueil et la prise en charge psychologique et sociale du patient et des familles ». Dans cette perspective, le ministère de la santé a instauré, depuis 1993, une filière de recrutement des praticiens hospitaliers en médecine polyvalente à orientation gériatrique.
•
Les instruments de planification
existent
Afin de faciliter des redéploiements de qualité, la loi du 31 juillet 1991 a réformé la planification hospitalière.
La carte sanitaire issue de cette loi, a pris en compte de nouvelles disciplines (soins de suite et de réadaptation, soins de longue durée) et activités de soins (réanimation, accueil et traitement des urgences, néonatologie).
La révision de la carte a été réalisée, pour le court séjour, au cours de la période mars 1993-janvier 1995, dans 22 régions sur 26.
Les schémas régionaux d'organisation sanitaire, qui doivent déterminer la répartition géographique des installations et activités ainsi que les objectifs sanitaires prioritaires, ont tous été élaborés (à l'exception du SROS de la Guyane) avant la fin de l'année 1994. Leur application devrait permettre de mieux adapter le réseau hospitalier aux besoins, même si, dans certains cas, leurs décisions reflètent plus un compromis que la volonté de trouver la meilleure solution possible.
Outre la mise au point des instruments de planification sanitaire, des mesures réglementaires sont venues réformer le système d'accueil et de traitement des urgences. Leur mise en oeuvre aura, elle aussi, sans nul doute des effets structurants sur le système hospitalier tout entier.
Il est cependant regrettable que la réforme des urgences n'ait pas reçu d'application significative et que les nécessaires redéploiements n'aient pas été entrepris depuis le printemps dernier.
Les redéploiements et adaptations qu'ils auraient induits auraient dégagé des marges de manoeuvre rendant plus aisé le respect d'un taux directeur rigoureux pour l'année 1996.
3. Une « sous-médicalisation » de certains hôpitaux
Malgré la politique engagée par le précédent gouvernement consistant en des dotations supplémentaires pour renforcer la médicalisation des urgences et l'engagement de négociations -qui n'ont pas encore abouti sur le statut des praticiens hospitaliers, de nombreux hôpitaux publics sont en situation de sous-médicalisation.
Celle-ci est particulièrement évidente dans certains hôpitaux non universitaires et dans certaines disciplines telles que la radiologie ou l'anesthésie. Malheureusement, les dernières évolutions concernent aussi désormais des disciplines jusque là épargnées. En moyenne, dans les hôpitaux non universitaires, 40 % environ des postes publiés ne sont pas pourvus.
Ces postes demeurent vacants ou sont, en pratique, occupés par des étudiants et des médecins à diplôme étranger.
D'après une enquête effectuée par les Directions Régionales des Affaires Sanitaires et Sociales à la fin de l'année 1993, 20 % des postes de praticien hospitalier à temps plein et 25 % des postes à temps partiel n étaient pas occupés par des praticiens titulaires. Environ 7 % des postes à temps plein et 9 % des postes à temps partiel étaient vacants.
Cette situation est particulièrement criante dans certaines régions telles que le Nord-Pas-de-Calais, la Picardie et la Champagne-Ardenne dont les taux de vacance des postes de praticiens à temps plein sont respectivement de 14 %, 14,5 % et 8,5 %.
4. Des personnels à remobiliser
La question des rémunérations au sein de la fonction publique, importante. Nous avons vu, cependant, la faiblesse des marges de manoeuvre des hôpitaux pour financer toute mesure nouvelle et même les mesures déjà prises.
La seule question des rémunérations ne peut cependant expliquer à elle seule le malaise diffus des agents hospitaliers : responsabilisation, mobilité ou aménagement du temps de travail, par exemple pourraient être nature à le résorber tout en contribuant à améliorer la qualité des soins.
Il faut bien constater que les mesures qui ont été prises pour les différentes catégories de personnel ne sont pas encore suivantes.
•
Les personnels
hospitalo-universitaires
Dans le cadre de la réflexion d'ensemble entreprise sur la refonte des statuts des personnels médicaux, plusieurs aspects du statut des personnels enseignants et hospitaliers sont en cours de modification.
Un projet de décret, à paraître prochainement, devrait élargir les possibilités richement et de mise à disposition, modifier les conditions de recrutement des praticiens hospitaliers universitaires et ouvrir le concours de maître de conférences des universités-praticien hospitalier aux titulaires de l'habilitation à diriger des recherches.
•
Les personnels médicaux
hospitaliers
La loi du 4 février 1995 portant diverses mesures d'ordre social a créé un corps d'accueil des médecins à diplôme étranger non autorisés individuellement à exercer leur profession en France afin d'accorder un statut plus satisfaisant à ceux qui auront subi avec succès les épreuves d'un examen professionnel. Cette mesure, qui n'aura que des effets transitoires, a aussi pour objectif de garantir simultanément la qualité et la continuité des soins à l'hôpital public.
Deux autres mesures ont été prises :
- le statut des praticiens contractuels a été modifié afin de mieux assumer certaines missions spécifiques prévues par la loi (soins en milieu pénitentiaire, IVG, évaluation...) ;
- le statut des praticiens hospitaliers à temps plein a également été modifié afin de permettre leur mise à disposition, auprès des groupements d'intérêt public chargés de la transfusion sanguine.
•
Les personnels paramédicaux
Les accords Durieux, signés le 15 novembre 1991, ont permis aux agents travaillant exclusivement de nuit d'effectuer un travail effectif d'une durée de 35 heures. Cette mesure devait être mise en place au 31 décembre 1993, son application effective étant rendue possible grâce à la création de 4.000 emplois.
Un rapport de l'Inspection Générale des Affaires sociales a cependant montré qu'un tiers des établissements seulement était parvenu à appliquer effectivement ces dispositions.
Aussi, le Gouvernement a pris de nouvelles mesures tendant à faciliter la mise en oeuvre des accords, dont la création de 1.230 emplois supplémentaires.
Une enquête est actuellement en cours de réalisation pour en mesurer l'impact sur l'ensemble du territoire.
En outre, en application du protocole du 15 novembre 1991, le ministère annonce son intention de mener une étude sur la fonction d'infirmière clinicienne ou experte.
Toutes ces mesures, si elles sont importantes, ne suffisent pas cependant à faire progresser la mobilisation et la responsabilisation des agents hospitaliers. La réforme hospitalière qui devrait intervenir dans les prochains mois devra s'y employer.
Compte tenu des difficultés rencontrées par les établissements hospitaliers et de la dérive actuelle des dépenses hospitalières, il est urgent, non seulement d'engager des réformes profondes, mais de les appliquer rapidement.
Si tel n'était pas le cas, en effet, le caractère très rigoureux du taux directeur d'évolution des dépenses pourrait entraîner des restructurations « aveugles ».
La contrainte budgétaire est certes un bon moyen de favoriser les nécessaires redéploiements : elle ne peut être le seul.
Le Gouvernement en a tenu compte, en présentant un plan de réforme ambitieux.
B. LA RÉFORME ANNONCÉE PAR LE GOUVERNEMENT PERMETTRA DE RESPONSABILISER LES ACTEURS DU SYSTÈME HOSPITALIER TOUT EN AMÉLIORANT LA QUALITÉ DES SOINS À MOINDRE COÛT
1. Les premières mesures annoncées sont judicieuses mais leur portée doit être précisée
Le 16 juin 1995, M. Alain Juppé, Premier ministre et Mme Elisabeth Hubert, ministre de la santé publique et de l'assurance maladie ont traduit leur volonté de réformer l'hôpital en annonçant la création d'un Haut Conseil de la Réforme Hospitalière qui a commencé ses travaux dès le début de l'été.
Un décret et un arrêté du 22 août 1995 sont venus officialiser la création et la composition de cette instance.
Placé sous la présidence du Professeur Bernard Devulder et composé de 18 membres, le Haut Conseil dispose d'un mandat de deux ans pour accomplir sa mission.
Il doit étudier les moyens de mieux adapter les structures hospitalières publiques et privées aux besoins de la population et de réformer leur modalité de financement.
Sans attendre les conclusions du Haut Conseil qui devaient lui être remises à la fin du mois de novembre 1995, le Premier ministre, M. Alain Juppé a présenté les quatre principes de réforme qu'il a retenus dans une note de synthèse préliminaire rédigée par le Haut Conseil.
Ces principes sont les suivants :
- la régionalisation du financement de l'hospitalisation publique et privée ;
Des agences régionales seront ainsi chargées de répartir des crédits limitatifs entre les établissements. Elles veilleront, ce faisant, à corriger progressivement les inégalités géographiques actuellement constatées.
- /' accréditation et l'évaluation des services hospitaliers, en fonction de normes de qualité et de coût, par une institution indépendante ;
- la contractualisation entre des agences régionales pour le financement de l'hospitalisation publique et privée et les structures hospitalières ;
L'attribution des budgets se fera en effet, a dit le Premier ministre, en fonction d'indicateurs de qualité des soins et de sécurité sanitaire dans le cadre d'un programme régional de santé publique.
- la coordination sur une base volontaire de l'hospitalisation publique et de l'hospitalisation privée grâce à la mise en place de structures de coopération au plan local.
En outre, le Premier ministre a annoncé que le Gouvernement engagera une réforme des conseils d'administration des hôpitaux et des modes de nomination des directeurs de certains grands hôpitaux.
D'une part, les présidents des conseils d'administration des hôpitaux seront élus par leurs membres ; les élus locaux ne seront donc plus automatiquement à la tête des conseils.
D'autre part, les directeurs de plusieurs grands groupes hospitaliers seront désormais nommés en Conseil des Ministres, selon la procédure actuellement utilisée pour les hôpitaux de Paris, Lyon et Marseille.
A l'exception de la dernière mesure (nomination en Conseil des Ministres de certains directeurs), les réformes annoncées par M. Alain Juppé, Premier ministre, ne présentent pas de novation surprenante.
Depuis plusieurs années, en effet, de nombreux rapports, qu'ils soient parlementaires ou d'experts, proposaient de telles réformes.
Il s'agit, d'une part, de sortir du système de la dotation globale (mais pas de l'enveloppe globale) en instituant un nouveau mode de financement contractualisé.
Il s'agit, d'autre part, d'harmoniser au niveau régional les échelons de décision de planification et de financement.
Il s'agit enfin d'améliorer la qualité des soins d'une manière compatible avec l'objectif de maîtrise des dépenses en accréditant les services en fonction de critères de qualité et de coût.
Des précisions devront toutefois être apportées afin d'apprécier l'exacte portée de ces réformes.
a) Les agences régionales
Le projet de création d'agences régionales de financement de l'hospitalisation publique et privée avait été évoqué par un candidat à l'occasion de la campagne pour l'élection présidentielle. Le discours du Premier ministre s'y réfère désormais, mais ne précise pas quelle sera la composition de ces agences : seront-elles composées de représentants de l'Etat ou de l'assurance maladie ? Y aura-t-il d'autres participants (élus, personnalités qualifiées...) ?
L'on peut penser que ces agences seront exclusivement composées de représentants de l'Etat et de l'assurance-maladie. En effet, si c'est le Gouvernement qui détermine le montant de l'enveloppe régionale ainsi que le dit le discours du Premier ministre, il est logique que le décideur (Etat) et le payeur (assurance-maladie) soient associés au sein de l'Agence. Si tel n'était pas le cas, la compétence d'allocation des ressources aurait probablement été confiée, soit aux services déconcentrés de l'Etat, soit aux unions régionales de caisses d'assurance maladie qui seront créées par la réforme.
Le discours du Premier ministre, qui précise que les agences régionales seront responsables du financement de l'hôpital public et privé, ne dit pas si le financement des cliniques privées sera modifié. Sera-t-il, lui aussi, déterminé exclusivement par contrat et par « budget » ?
b) La contractualisation
En affirmant la promotion des contrats comme support du financement, le Premier ministre n'a pas précisé, nous l'avons dit, si ces contrats s'appliqueraient aussi aux cliniques privées à but lucratif.
En outre, et quelle que soit la réponse apportée à cette première question, on ne sait pas qui, du côté des établissements de santé, conclura les contrats. Le Premier ministre a en effet évoqué la conclusion de contrats par les « structures hospitalières » et les Agences.
La réponse à cette question est essentielle pour l'avenir des établissements publics de santé.
Soit, et c'est l'hypothèse que privilégie votre commission, les contrats seront passés entre l'Agence régionale et les établissements de santé : l'avenir des établissements publics, dans leur forme actuelle, est alors préservé.
Soit l'Agence régionale signera des contrats directement avec les services hospitaliers (qui, il faut le rappeler, feront seuls l'objet d'une « accréditation » et d'une « évaluation » en fonction de normes de « coût »). Si une telle hypothèse était retenue, il y aurait un risque d'éclatement des établissements publics de santé, les services ayant désormais une légitimité sanitaire (accréditation) et financière (contacts avec l'Agence régionale) très importante. On peut penser que le pouvoir des instances dirigeantes des établissements serait, en pratique, très sensiblement réduit au profit des chefs de services.
c) L'accréditation et l'évaluation
Il convient de se féliciter que les services hospitaliers publics et privés fassent l'objet d'une évaluation et d'une accréditation.
Cependant, certains éléments méritent encore d'être précisés. Il faudra d'abord veiller à une harmonisation du financement des structures publiques et privées pour pouvoir mieux évaluer et comparer les coûts.
Ensuite, il faudra rendre cette évaluation et cette accréditation compatibles avec les dispositifs actuels de planification. En effet, la logique actuelle de la planification, issue de la réforme de 1991, repose sur les notions « d'établissements », « d'installations » et « d'équipements » et non pas de « services ».
d) Les conseils d'administration des hôpitaux
La réforme annoncée par le Premier ministre prévoit que le président du conseil d'administration sera désormais élu parmi ses membres et ne sera donc plus nécessairement un élu local. Etait-ce indispensable ? L'on peut penser que cette disposition donnera lieu à débat.
En effet, dans l'état actuel des choses, les personnels qualifiés n'ayant pas été choisis dans la perspective de devenir les présidents des conseils d'administration, les élus sont les seuls membres des conseils à ne pas être à la fois juges et parties.
Il conviendra donc de réfléchir à une éventuelle réforme de la composition des conseils d'administration.
2. Ces réformes doivent être complétées
Dans son discours, le Premier ministre n'a pas évoqué certaines réformes qui étaient pourtant attendues.
Ainsi, il a réservé l'application des « bonnes pratiques » et des références médicales opposables » à la médecine de ville et n'a évoqué, ni les références hospitalières, ni le principe de l'évaluation individuelle des praticiens hospitaliers qui en serait le corollaire obligé.
L'évaluation semble ainsi, dans ce projet, s'arrêter au niveau du service.
L'objectif de redéploiement des moyens n'est pas non plus affiché : si les réformes annoncées établissent des procédures tendant soit à corriger les « inégalités géographiques » soit à améliorer la « qualité » et le « coût » des services hospitaliers, le Premier ministre n'a à aucun moment évoqué la nécessaire adaptation du système hospitalier aux besoins de la population. L'on peut toutefois penser que celle-ci est tellement sous-jacente à toute perspective de réforme qu'il n'est pas besoin de s'attarder sur le constat.
Ainsi que l'a souligné le président Jean-Pierre Fourcade à l'occasion du débat sur la protection sociale prévu par la loi du 25 juillet 1994 et organisé au Sénat le 16 novembre dernier, les réformes annoncées par le Premier ministre devraient être complétées.
D'abord, dans le cadre de l'harmonisation des conditions d'exercice des médecins exerçant dans des structures publiques et privées, des références médicales devraient être appliquées à l'hôpital public. L'Agence Nationale pour le Développement de l'Evaluation Médicale a déjà, à cet égard, accompli un important travail de préparation.
Ensuite, la réforme des conseils d'administration ne saurait se limiter à la modification du mode de désignation de leur président.
Il conviendra ainsi de réfléchir à un accroissement de leurs compétences, notamment en matière de recrutement des personnels médicaux
L'amélioration de l'accueil des patients hospitalisés doit également faire l'objet de mesures spécifiques. La politique du ministère chargé de la santé est d'ailleurs allée dans ce sens au cours de ces dernières années. Elle s'est notamment traduite par l'actualisation par voie de circulaire de la charte du malade hospitalisé (circulaire DGS/DH n° 95-22 du 6 mai 1995). Cette charte fait la synthèse des droits du patient, que ce soit dans le cadre du dialogue avec le médecin ou en matière d'information, de consentement, de respect de la vie privée, de liberté d'aller et de venir, d'accès aux dossiers ou de droits de recours.
Cette charte est remise à tous les patients à l'occasion de leur accueil dans un établissement de santé.
Les droits du patient ont également été renforcés par l'adoption, à l'initiative de notre collègue Lucien Neuwirth, d'un nouvel article du code de la santé publique qui fait obligation aux établissements de santé d'inscrire dans leur projet d'établissement les dispositions qu'ils comptent prendre pour améliorer la prise en charge de la douleur en leur sein.
La réforme de l'hôpital, pour une part, doit venir d'une plus grande attention, d'un meilleur service rendu au malade. Cette politique doit donc être encouragée et renforcée : si le patient ne peut avoir de « droit à la guérison », il a certainement le droit d'être mieux accueilli dans les établissements de santé.
Enfin, l'hôpital ne sera pas véritablement réformé si les causes de la sous-médicalisation des établissements publics de santé perdurent.
Il conviendra donc de renforcer l'attractivité du statut de praticien hospitalier par rapport à celle des carrières libérales. A cet égard, l'objectif de « réorientation d'un nombre significatif de médecins de ville » annoncé par le Premier ministre devrait se traduire, non seulement comme il l'a indiqué, par des incitations à exercer la médecine du travail, la médecine scolaire ou préventive, mais aussi par de fortes incitations à exercer, totalement ou à temps partiel, en milieu hospitalier. Et des passerelles devraient être organisées entre les centres hospitaliers et universitaires et les hôpitaux généraux afin d'améliorer, sans préjudice pour la carrière des praticiens, « l'irrigation » médicale de notre système hospitalier.
Votre Commission ne saurait conclure cette partie consacrée à l'hôpital sans regretter l'absence de décret d'application de l'article 40 de la loi n° 94-43 du 18 janvier 1994 relative à la santé publique et à la protection sociale.
Cet article prévoyait l'institution d'incitations financières à la coopération inter hospitalière ou aux fusions entre établissements de santé.
Proposées par le préfet, ces mesures de coopération ou de fusion donnaient lieu, en quelque sorte, à un « retour sur investissement » pour les établissements de santé.
Les économies réalisées pour l'assurance maladie étaient en effet évaluées par les parties en présence : une fraction était reversée aux établissements en compensation de l'effort de restructuration engage.
Votre Commission regrette que cet article, introduit par le Sénat, soit en pratique dépourvu de portée du fait des lenteurs ou de 1 inertie administrative.
III. LES SOINS DE VILLE : LA RÉFORME ANNONCÉE PAR LE PREMIER MINISTRE MET IN TERME À UN AN D'INCERTITUDES
Le débat sur la maîtrise des dépenses de santé ambulatoire s'est engagé dès l'ouverture de la campagne pour l'élection présidentielle.
Le climat d'incertitude qui a régné depuis lors a contribué à une dérive des dépenses de soins de ville qui contraste avec les bons résultats obtenus en 1994.
La réforme annoncée par le Premier Ministre vient y mettre un terme.
A. LES OBJECTIFS PRÉVISIONNELS DÉVOLUTION DES DÉPENSES MÉDICALES, EN MASSO-KINÉSITHÉRAPIE ET DES DÉPENSES PHARMACEUTIQUES NE SERONT PAS RESPECTÉS EN 1995
Le déficit de la branche maladie du régime général, qui représentait 31 milliards de francs en 1994, devrait s'établir, selon les prévisions de la Commission des comptes de la sécurité sociale, à 36,6 milliards de francs en 1995.
Sur un total de 547 milliards de dépenses de la CNAM, 235 milliards vont à l'hôpital public ou privé, 93 milliards aux prescriptions et 66 milliards de francs aux honoraires.
La dépense en soins ambulatoires (honoraires et prescriptions) est couverte par une série de conventions qui ont été conclues entre l'assurance maladie et les professions à partir de 1991. Chaque année, une annexe à ces conventions détermine un objectif d'évolution des dépenses qui, selon les professions, est opposable ou simplement prévisionnel.
Il n'existe pas, pour l'instant, de coordination institutionnelle de ces objectifs par profession, hormis bien entendu la participation des caisses que l'on retrouve pour chaque dispositif conventionnel.
Enfin, l'Etat a choisi de conclure, en 1994, un accord-cadre avec l'industrie pharmaceutique. Il comportait, en 1994, la fixation d'un objectif quantifié d'évolution des dépenses pharmaceutiques.
On observe, pour 1995, deux catégories de secteurs couverts par des conventions : ceux dont l'évolution des dépenses sera légèrement inférieure aux objectifs et ceux dont cette évolution sera de très loin supérieure aux objectifs.
1. L'application de plusieurs dispositifs conventionnels s'est traduite par une modération des dépenses
Selon les prévisions de la Commission des comptes de la sécurité sociale, plusieurs professions respecteront, en 1995, les objectifs fixés. C'est le cas des biologistes, des infirmiers libéraux, des orthophonistes, des orthoptistes et des chirurgiens-dentistes.
a) Les biologistes
Dans le cadre de la loi n° 91-738 du 31 juillet 1991, un accord tripartite est conclu par l'Etat, les caisses et un ou plusieurs syndicats représentatifs de directeurs de laboratoire. Il détermine, non seulement les tarifs mais aussi le montant total des frais d'analyse et d'examens de laboratoire susceptibles d'être pris en charge au cours de l'année n+1.
Cet objectif est opposable à la profession, qui doit reverser un « trop perçu » s'il est dépassé, mais qui tire bénéfice des efforts de maîtrise qui se traduisent par des performances par rapport à l'objectif annuel.
Ainsi, alors que l'objectif d'évolution des dépenses avait été fixé à + 2 % pour 1994, les dépenses de biologie ont régressé de près de 10 %.
Ces bonnes performances ont donné lieu à des reversements à la profession étalés sur deux ans, notamment une revalorisation de la lettre B, le maintien des mesures tarifaires jusqu'à la fin de 1996 ainsi que des mesures collectives à hauteur de 55 millions de francs.
Pour 1995, l'accord tripartite du 12 janvier 1995 a fixé l'objectif prévisionnel à 4,5 %. Cet objectif sera respecté en 1995 : la Commission des comptes estime en effet à 4,2 % la progression des dépenses de biologie cette année.
Il faut toutefois observer que l'influence des mesures de reversement à la profession au titre de l'année 1994 ne fera sentir ses effets sur les dépenses de biologie qu'en 1996.
b) Les infirmières libérales
La convention nationale des infirmières libérales du 28 janvier 1994 a mis en place un dispositif de maîtrise des dépenses en soins infirmiers.
Elle fixe en particulier des plafonds annuels d'activité individuelle devant être respectés par chaque infirmier ou infirmière. Ces plafonds sont assortis de sanctions financières en cas de dépassement.
Ces seuils ont été relevés par un avenant du 26 avril 1995. Celui-ci prévoit aussi qu'en cas de dépassement individuel, le professionnel reverse à l'assurance maladie une somme correspondant à 70 % des dépenses correspondantes, et 90 % en cas de récidive.
En outre, chaque année, un objectif prévisionnel d'évolution des dépenses est fixé par une annexe à la convention ; son non-respect entraîne le gel des tarifs de remboursement.
Pour 1994, l'objectif prévisionnel avait été fixé à 4,5 %. Il a été bien respecté, les dépenses en soins infirmiers n'ayant progressé que de 3,6 %.
Pour 1995, l'avenant du 22 février 1995 a fixé cet objectif à 3,3 %. La Commission des comptes estime que la progression des dépenses sera contenue à un taux de 2,7 %.
c) Les orthophonistes
La quatrième convention nationale des orthophonistes a été approuvée par un arrêté du 20 décembre 1994.
Elle prévoit la mise en place à venir de références orthophoniques opposables, ainsi qu'un contrôle de l'activité individuelle sans fixation de plafond d'activité, sur la base de relevés semestriels. C'est une forte activité qui déclenchera donc un contrôle de qualité des soins (respect de la nomenclature, des références...).
En contrepartie, la lettre-clé AMO a fait l'objet d'une première revalorisation à l'entrée en vigueur de la convention.
Une nouvelle revalorisation devrait intervenir si l'objectif prévisionnel pour 1995 est respecté.
Cela sera certainement le cas. En effet, alors que l'objectif a été fixé à 6,6 %, la Commission des comptes estime que les dépenses d'orthophonie progresseront de 6,2 % cette année.
d) Les chirurgiens-dentistes
La situation conventionnelle des chirurgiens-dentistes est, cette année, placée sous le signe de l'incertitude.
En effet, la convention nationale et son avenant n° 1 approuvés par un arrêté du 27 octobre 1994, pourraient prochainement faire l'objet d'une censure du Conseil d'Etat. Cette perspective a conduit les pouvoirs publics, au mois de juillet 1995, à faire part aux partenaires conventionnels de leur souhait que soit préparée une nouvelle convention. Pour ce faire, ils ont publié au Journal Officiel du 2 juillet 1995 un avis relatif à l'enquête de représentativité des chirurgiens-dentistes susceptibles de participer à une nouvelle négociation conventionnelle.
Cette décision qui engage l'avenir a eu cependant des conséquences pour le présent..., l'avenant tarifaire pour 1995 n'ayant toujours pas été approuvé.
Pourtant, les chirurgiens-dentistes respecteront cette année leur objectif prévisionnel. Alors qu'il avait été fixé à 5,3 %, la Commission des comptes estime que les dépenses en soins dentaires ne progresseront que de 2 %en 1995.
2. Les secteurs qui dérapent en 1995 : les dépenses de médecine libérale, de masso-kinésithérapie et les dépenses pharmaceutiques
a) Les médecins
Les instruments de maîtrise médicalisée des dépenses des médecins ont été prévus par la loi du 4 janvier 1993 sur les relations entre les professionnels de santé et l'assurance maladie et la convention nationale des médecins du 21 octobre 1993.
Trois ans après sa signature, la mise en oeuvre, sur le terrain, des instruments de maîtrise laisse encore à désirer, le plus souvent en raison du caractère tardif de la publication d'indispensables textes réglementaires.
En outre, après avoir donné d'excellents résultats en 1994, la maîtrise médicalisée des dépenses médicales a été peu efficace en 1995, notamment en raison des incertitudes nées de l'affrontement des programmes au cours de la campagne pour l'élection présidentielle.
•
Des instruments de maîtrise qui
tardent à être opérationnels
La loi du 4 janvier 1993 et la convention médicale ont mis en place trois grands instruments de maîtrise médicalisée : les références médicales opposables, le dossier de suivi médical et le codage des actes.
Il apparaît, en 1995, que la méconnaissance des références médicales a été insuffisamment sanctionnée, que le dossier de suivi médical est insuffisamment distribué et que le codage des actes n'est toujours pas mis en place.
En outre, les contours du secteur optionnel prévu par la convention ne sont toujours pas dessinés.
- Les références médicales opposables
Les références médicales constituent des normes scientifiques, élaborées à partir de propositions indépendantes et approuvées par les partenaires conventionnels qui sont rendues opposables aux médecins. Elles reposent sur l'idée qu'une médecine « bien faite » n'est pas nécessairement une médecine « plus chère » et même que, globalement, « les bonnes pratiques » font les « bons comptes ».
Elles ne réduisent cependant pas la médecine à l'application des mêmes « recettes » pour tous les patients : les références sont opposables au médecin qui ne doit se justifier que lorsque sa pratique est durablement à l'écart des références opposables.
Dans un tel cas, le médecin s'expose à des sanctions financières dont l'ampleur dépend de l'ampleur de la gravité, financière ou sanitaire, des écarts constatés.
A l'heure actuelle, 147 références sont en vigueur.
L'avenant n° 5 de la convention médicale, approuvé le 3 mars 1995, a complété la première série de références médicales opposables publiée au mois de mars 1994.
De nouvelles références sont en cours de préparation, sous le contrôle de l'Agence Nationale pour le Développement de l'Evaluation Médicale. Elles concernent vingt et un thèmes.
Les Comités médicaux paritaires locaux ont établi un bilan du suivi des références médicales opposables au 31 mai 1995. Il s'appuie sur une étude partielle concernant près de 6.500 médecins. Il montre que le nombre de sanctions est peu élevé.
Sur ces 6.500 médecins, 613 ont donné lieu à une période d'observation des médecins conseils d'une durée de deux mois.
Parmi eux, les médecins conseils ont considéré que 100 s'écartaient, dans leur pratique, des références opposables ; le dossier de 90 d entre eux a été présenté en Comité paritaire local.
Si l'on examine les dossiers de praticiens dont l'examen par ce comité est terminé (70), l'on s'aperçoit que seuls 40 % ont fait l'objet d une sanction financière, avec ou sans sursis.
Parmi les références les moins bien appliquées, on note :
- le diabète non insulino-dépendant,
- les anti-ulcéreux,
- les AINS,
- la mammographie.
- les antibiotiques,
- les examens pré-opératoires,
- le dosage des hormones thyroïdiennes,
- les bilans biologiques.
Au total, donc, seulement 0,4 % des médecins contrôlés ont fait objet d'une sanction.
- Le dossier de suivi médical
Prévu par la convention médicale et par la loi du 18 janvier 1994, le dossier médical a été institué à des fins de santé publique (favoriser la continuité des soins) et de maîtrise des dépenses (éviter le nomadisme médical).
Devant à terme bénéficier à l'ensemble de la population, il concerne pour l'instant les personnes répondant à trois conditions :
- être âgé de plus de 70 ans ;
- souffrir d'au moins deux affections (y compris les affections de longue durée) ;
- nécessiter des soins continus pendant plus de six mois.
Si, dans l'esprit, le législateur a souhaité que la satisfaction de ces trois critères entraîne automatiquement la délivrance d'un carnet médical et la tenue d'un dossier médical par le médecin, il n'a pas prévu de sanction, ni pour les médecins, ni pour les patients.
De telle sorte que, si le dispositif est assez contraignant pour les patients qui bénéficient d'un dossier médical (non remboursement des soins en cas de non présentation du carnet médical...) l'entrée dans le dispositif n'est pas vraiment contrôlée, ni sanctionnée.
De fait, le premier bilan, heureusement provisoire, est malheureusement très mauvais.
Ainsi, alors que 4,7 millions de personnes sont potentiellement concernées par le dossier médical puisqu'elles satisfont aux critères pour en bénéficier, ... seuls 5.000 dossiers ont été distribués jusqu'ici.
Il faut dire que les médecins n'ont reçu les formulaires de demandes de dossier au début de l'été...
Dans l'esprit de la convention comme de la loi du 18 janvier 1994, le dossier et le carnet médical devraient être généralisés.
- Le codage des actes
Ce n'est que le 7 mai dernier qu'a été publié au Journal officiel le décret relatif au codage des actes, des pathologies et des prescriptions.
Comme tous les instruments de maîtrise médicalisée des dépenses, le codage des actes a une finalité de santé publique et une finalité plus économique.
Il vise en premier lieu à mieux connaître à la fois l'état de santé de la population et les pratiques médicales.
Il tend en second lieu à mieux évaluer les causes d'éventuels dérapages des dépenses et permet donc de justifier précisément les mesures prises pour maîtriser ces évolutions.
Le codage permet enfin de disposer d'informations fiables pour réviser les nomenclatures : dès qu'il sera à tout moment possible de connaître avec précision l'impact financier d'un changement dans la cotation d'un acte ou de l'inscription d'un nouvel acte à la nomenclature.
Il ne sera efficace que s'il est obligatoire et généralisé ; c'est pourquoi la loi du 4 janvier 1993 a subordonné le remboursement des actes et des prescriptions à leur codage par le médecin.
L'élaboration du décret du 7 mai 1995 a été longue, en raison notamment des problèmes juridiques posés par la transmission des données et leur nécessaire confidentialité.
La mise en place effective du codage n'est cependant pas encore réalisée. Des textes réglementaires doivent encore intervenir pour autoriser chacun des traitements automatisés nécessaires, et l'informatisation des cabinets médicaux doit être favorisée dans les meilleurs délais.
- Le secteur optionnel
L'article 10 de la convention nationale des médecins a prévu que, dans un délai de neuf mois suivant la signature de la convention, es Partenaires examineront la possibilité de créer un secteur dit « optionnel » destiné à remplacer progressivement les secteurs I et II actuels. En étant parties à ce secteur optionnel, les médecins bénéficieraient d une meilleure rémunération des actes intellectuels et de la qualité des soins en contrepartie d'engagements de maîtrise médicalisée des dépenses.
Les négociations n'ont pu aboutir dans le délai initialement prévu et le Gouvernement n'a donc pas été saisi d'une proposition commune aux caisses et aux syndicats.
. Un objectif d'évolution des dépenses très largement dépassé en 1995
L'institution des références médicales opposables et l'entrée » vigueur de la convention nationale des médecins ont entraîne, en 1994 une brusque contraction de la progression des dépenses, qu'il s agisse des actes ou des prescriptions.
Une telle performance ne se renouvellera pas cette année.
La commission des comptes de la Sécurité sociale estime à cet égard que les dépenses de médecine libérale devraient progresser de 5,8 /o en1995.
L'objectif prévisionnel d'évolution des dépenses pour 1995, fixé à 3,3 %, sera ainsi dépassé de 75 %.
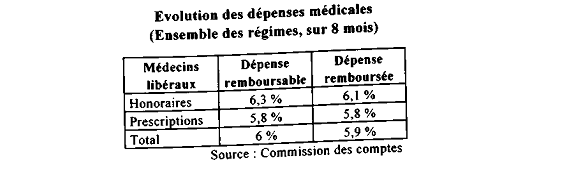
Cette progression est très significative, tant pour les honoraires que pour les prescriptions, mais aussi tant pour les médecins généralistes que pour les spécialistes.
Même si une telle évolution peut s'expliquer, en partie, par des effets prix et par le lancement de campagnes de vaccination (hépatite B), il est probable que les médecins ont, cette année, compris certains messages comme les autorisant à relâcher leur effort de maîtrise.
b) Les masseurs-kinésithérapeutes
Une convention nationale des masseurs-kinésithérapeutes a été approuvée le 17 mai 1994 ; elle a reçu d'indispensables bases législatives avec la loi n° 94-637 du 25 juillet 1994 relative à la sécurité sociale.
La convention détermine des mesures tendant à assurer simultanément la qualité des soins et la maîtrise des dépenses.
Elle comprend en particulier des « plafonds d'efficience » au-delà desquels la qualité des soins ne peut être garantie ; les praticiens ne peuvent, à titre individuel, les dépasser sauf à s'exposer à des sanctions financières.
Elle prévoit aussi l'élaboration ultérieure de « références en masso-kinésithérapie » opposables qui remplaceront, à terme, les plafonds d'efficience.
Elle prévoit enfin une annexe annuelle comportant la fixation d'un objectif quantifié d'évolution des dépenses.
En 1994, les masseurs-kinésithérapeutes avaient obtenu, en contrepartie de la signature de la convention, de substantielles revalorisations d'honoraires. L'objectif quantifié d'évolution des dépenses, fixé à 5 %, a été respecté cette même année, les dépenses présentées au remboursement ayant progressé de 2,8 % seulement.
Il n'en sera pas de même en 1995 : l'objectif prévisionnel, fixé à 3,7 %, sera largement dépassé avec des dépenses qui progressent de 4,4 %.
c) Le secteur pharmaceutique
Selon les comptes de la CNAMTS, les dépenses du régime général au titre des remboursements de médicament devraient progresser de 8,5 % en 1995 contre moins d'1 % en 1994.
Certes, comme le rappelle la Commission des comptes, il s'agit là des comptes du régime général dont le poste « pharmacie » est plus important que dans d'autres régimes. Il faut aussi prendre en considération les conséquences de certaines décisions des pouvoirs publics qui ont entraîné l'augmentation des ventes de certains spécialistes (campagne de vaccination contre l'hépatite B).
Mais ces éléments ne peuvent à eux seuls justifier une aussi forte augmentation des dépenses pharmaceutiques.
Les pouvoirs publics ont choisi de réguler les évolutions du secteur pharmaceutique par la voie contractuelle. Un accord-cadre a ainsi été signé le 25 janvier 1995 entre l'Etat et l'industrie pharmaceutique. Il porte à la fois sur les prix et les volumes et tente de répondre à la fois aux enjeux sociaux et industriels. Il comporte la fixation d'un objectif annuel d'évolution des dépenses.
Sur cette base, le comité économique du médicament et les industriels signent des conventions pluriannuelles : au mois d'août 1995, 64 conventions « normales » et 35 conventions dites « simplifiées » avec des laboratoires dont le chiffre d'affaires est inférieur à 60 millions de francs) ont été conclues. Elles couvrent 85 % du chiffre d'affaires de l'industrie française en médicaments remboursables. Tous les grands laboratoires français et étrangers implantés sur le territoire ont déjà signé une convention.
Ces accords visent à moderniser la structure des prix des produits. Les entreprises proposent des hausses de prix des médicaments fortement exportés ou dont le prix n'avait pas fait l'objet de réajustement, mais concèdent des baises sur les autres spécialités. Les accords comportent des objectifs de volumes de vente, produit par produit, ainsi qu'un plafond d'évolution du chiffre d'affaires global en médicaments remboursables ; Le non respect de ces objectifs ou plafonds peut entraîner des sanctions sous forme de baisse des prix.
Ce sont ces mécanismes de régulation qui seront probablement utilisés pour répondre aux dérapages constatés en 1995 dans l'évolution des dépenses de médicaments remboursables.
B. LE GOUVERNEMENT PROPOSE UNE RÉFORME AMBITIEUSE TENDANT À MIEUX MAÎTRISER L'ÉVOLUTION DES DÉPENSES DE L'ASSURANCE MALADIE
Le 15 novembre dernier, le Premier ministre M. Alain Juppé a proposé une réforme d'ensemble qui affecte aussi bien les recettes que les dépenses de l'assurance maladie.
Le volet « recettes » de ce plan est examiné dans l'excellent rapport de notre collègue Charles Descours, rapporteur pour avis des crédits de la sécurité sociale.
Le plan de réforme proposé prévoit de modifier les modes d'orientation et de gestion de l'assurance maladie.
Il comporte aussi de nouveaux dispositifs de responsabilisation de tous les acteurs du système de soins afin de mieux maîtriser l'évolution des dépenses de médecine de ville.
1. De nouveaux modes d'orientation et de gestion de l'assurance maladie
Le plan proposé par le Premier ministre, M. Alain Juppé, définit une nouvelle architecture de l'assurance maladie qui sera désormais universelle, et dont la définition de ses orientations fera désormais intervenir un nouvel acteur, le Parlement.
Les modes de gestion des caisses seront modifiés pour rendre l'organisation de la sécurité sociale « plus efficace et plus resserrée ».
a) Une assurance maladie universelle
Le préambule de la Constitution du 27 octobre 1946 dispose que la Nation « garantit à tous, notamment à l'enfant, à la mère et aux vieux travailleurs, la protection de la santé ».
Tel est bien l'enjeu de l'institution d'une assurance maladie universelle, à l'heure où la multiplication des situations de précarité conduit à de fortes inégalités dans l'accès aux soins. En effet, malgré l'ambition de ses fondateurs et les élargissements des possibilités d'ouverture des droits intervenus depuis 1945, la sécurité sociale, à l'exception de la branche famille, garde une base professionnelle, tant pour ses recettes que pour les prestations qu'elle sert.
Certes, toute personne résidant sur le territoire a aujourd'hui droit, à un titre ou à un autre, à une couverture maladie : les conditions d'admission à l'aide médicale sont définies de manière suffisamment large pour que toute personne non ressortissante d'un régime de sécurité sociale et qui est dans le besoin en relève automatiquement.
L'absence d'universalité de la sécurité sociale signifie, en pratique, trois choses :
- il n'existe pas de principe général selon lequel « toute personne résidant en France bénéficie d'une couverture médicale » ;
- l'imbrication des régimes à base professionnelle crée une situation d'extrême complexité, à la fois pour les gestionnaires et pour les bénéficiaires ;
- l'harmonisation des droits et des efforts contributifs est très insuffisante.
Le plan annoncé par le Premier ministre aura pour effet d'universaliser la couverture. Dans son discours devant le Sénat, le 16 novembre 1995, il a bien précisé qu'universalité ne veut pas dire unité de caisse. La diversité des caisses sera donc maintenue.
En pratique, l'universalité signifiera donc :
- l'édiction d'un principe de couverture de tous les résidents en situation régulière sur le territoire ;
- l'harmonisation des prestations et des efforts contributifs.
Dans la mesure où le régime général est d'ores et déjà le régime de l'immense majorité des Français, l'on peut penser que c'est ce régime qui servira de référence, à la fois pour le niveau des prestations et de l'effort contributif.
Au terme de cette harmonisation (c'est à dire à moyen terme...), on aurait alors bien un régime, non seulement universel, mais aussi unique, même s'il est géré par de multiples caisses.
Il reste à savoir ce qu'il adviendra de l'aide médicale, à la fois pour les personnes sans domicile fixe et pour les personnes étrangères en situation irrégulière sur le territoire français.
b) Les nouvelles compétences du Parlement
« Clef de voûte » de la réforme, selon le Premier ministre, une réforme de la Constitution devrait élargir considérablement les compétences du Parlement et permettre une démocratisation de la définition des orientations de la politique de protection sociale ainsi que de la détermination des recettes et des dépenses sociales.
Cet élargissement des compétences du Parlement a été demandé, à de très nombreuses reprises, par votre commission des Affaires sociales.
Il est en effet légitime que le Parlement contrôle l'évolution des prélèvements sociaux et celles des dépenses de protection sociale.
Cette légitimité de l'intervention du Parlement en devenue, au fil des ans, de plus en plus évidente :
- d'une part, le Parlement contrôle l'action du Gouvernement. Or, celui-ci est devenu, malgré l'imbrication des responsabilités entre Etat et partenaires sociaux, un acteur essentiel de la définition des recettes et des dépenses de la sécurité sociale ;
- d'autre part, le montant des dépenses sociales est désormais supérieur à celui des dépenses de l'Etat ;
- enfin, l'application du Traité de Maastricht et les nouvelles contraintes européennes concernant le déficit des administrations publiques font qu'il n'est plus possible que le Parlement ne soit concerné que par les seules finances de l'Etat.
Depuis la loi du 25 juillet 1994, le Parlement est appelé à débattre, chaque année, des orientations de la protection sociale inscrites dans un rapport transmis par le Gouvernement.
A l'occasion de l'examen du projet de loi portant réforme de la sécurité sociale qui devait devenir cette loi du 25 juillet 1994, votre commission avait proposé que le Parlement examine, chaque année, un projet de loi sur la sécurité sociale qui aurait donné un caractère normatif aux orientations souhaitées par le Parlement en matière de recettes et de dépenses.
Une réforme constitutionnelle sera de nature à permettre au Parlement de se prononcer, chaque année, sur les objectifs de dépenses et sur les recettes permettant d'atteindre l'équilibre. Le Parlement déterminera aussi les critères selon lesquels seront répartis les objectifs nationaux d'évolution des dépenses.
Cette réforme constitutionnelle permettra donc au Parlement d'aller au bout du chemin qu'avait dessiné votre commission.
c) Des caisses plus efficaces et plus responsables
Par la clarification des relations entre le Parlement, le Gouvernement et les caisses ces dernières seront mises en mesure de mieux assumer leurs responsabilités.
Votre commission ne peut que se féliciter de la poursuite d un mouvement de clarification des rôles qui a été engagé par la loi du 25 juillet 1994.
La réforme proposée par le Premier ministre va bien au-delà de ce qui a été adopté l'an dernier, puisqu'elle modifie aussi les modes de gestion des dépenses de sécurité sociale et l'organisation des caisses.
Ainsi, le Gouvernement, sur la base des décisions du Parlement, conclura avec les caisses des conventions « d'objectifs et de gestion ». Cette contractualisation des rapports entre le Gouvernement et les caisses permettra d e déterminer les objectifs nationaux de dépense par secteur et par région.
En outre, la composition des conseils d'administration des caisses sera modifiée. Il sera mis fin à une trop longue période au cours de laquelle le Principe était l'élection des administrateurs représentant des salariés, mais, en Pratique, aucune élection n'était organisée. La réforme procédera à un retour a la désignation des administrateurs par les syndicats, qu'ils soient salaries ou Patronaux.
Enfin, un conseil de surveillance, composé notamment de Parlementaires et de personnalités qualifiées, sera institué auprès de chaque caisse nationale. Le rôle précis de ce conseil devra être précisé.
L'organisation des caisses locales sera, elle aussi, profondément modifiée.
D'abord, une union régionale des caisses d'assurance maladie réunissant, on peut le penser, tous les régimes, sera chargée de faire respecter, sur le terrain, le respect des objectifs d'évolution des dépenses dans chacun des secteurs. Les moyens du contrôle médical seront ainsi renforces a cet échelon régional.
A la régionalisation des objectifs d'évolution des dépenses correspond donc une régionalisation des moyens de contrôle.
Ensuite, la répartition des caisses locales sera rationalisée de manière compatible avec l'objectif de maintien des conditions actuelles d accueil des assurés sociaux de la même manière que pour les caisses nationales, la composition de leur conseil d'administration sera élargie.
Enfin, les caisses seront désormais dirigées par un directeur nommé Par le directeur de la caisse nationale.
Le plan prévoit donc d'adapter les structures administratives à la réforme de la politique de maîtrise des dépenses de santé, tout en renforçant la cohérence des différents échelons administratifs de l'assurance maladie.
2. De nouveaux modes de responsabilisation des professions de santé, des patients et du secteur pharmaceutique
Le plan de réforme présenté par M. Alain Juppé, Premier ministre, procède à une refonte des dispositifs de régulation des dispositifs de régulation des dépenses de médecine de ville.
a) Pour les médecins
Première mesure annoncée par le Premier ministre, le respect des objectifs d'évolution des dépenses sera désormais la condition des revalorisations tarifaires.
Il ne faut pas voir là l'institution d'un mécanisme « comptable »
qui doit faire peur aux professions de santé.
En effet, même si, dans le dispositif actuel, l'objectif d'évolution des dépenses n'est pas juridiquement opposable aux médecins, il faut bien se rendre compte que ces derniers n'auraient pas été, cette année, dans une position facile pour négocier des revalorisations tarifaires compte tenu des mauvais résultats de dépenses pour la médecine de ville en 1995.
Afin de permettre la bonne réalisation des objectifs d'évolution des dépenses, les instruments de maîtrise médicalisés traditionnels, tels que les références médicales et le dossier médical seront étendus et la mise en place du codage des actes accélérée.
Pour qu'elle soit effective, les médecins seront incités à informatiser leur cabinet, grâce à des aides attribuées par un fonds alimenté par une taxe sur chaque feuille de soins.
Cette décision d'informatisation des cabinets médicaux est importante : en effet, en l'absence d'informatisation, la transmission des données issues du codage n'aurait pu être généralisée, privant ainsi les pouvoirs publics d'un excellent outil d'analyse épidémiologique et les caisses d'une information précise sur les actes des praticiens et leurs prescriptions.
Afin d'améliorer la qualité des soins, la formation continue des médecins sera rendue obligatoire. On ne sait pas encore si cette obligation sera sanctionnée par un mécanisme d'accréditation périodique des médecins.
Il est sûr, cependant, qu'une telle mesure doit s'accompagner d'une réforme de la formation médicale continue afin d'en garantir l'accès et la qualité.
Dernière mesure concernant les médecins, l'annonce de la mise en place d'incitations à la reconversion des médecins vers la médecine scolaire et la médecine du travail.
Votre commission se félicite d'une telle décision. Il convient, en e ffet, de se souvenir que la volonté de réorientation de médecins vers la médecine préventive est ancienne et qu'elle s'est déjà traduite par l'institution de mécanismes conventionnels, mais qu'elle n'a pas vraiment fait l'objet de réalisations concrètes jusqu'ici.
Votre commission souhaiterait que ces mécanismes incitatifs puissent également bénéficier aux médecins de ville qui choisissent d'embrasser une carrière hospitalière, à temps plein ou à temps partiel.
b) Pour les patients
Les mesures de responsabilisation des patients se traduiront Principalement par la généralisation du carnet médical, qui freinera sans nul doute le nomadisme médical.
L'on peut toutefois s'interroger sur la faisabilité financière d'une telle généralisation dans les conditions actuelles, les médecins ayant obtenu des pouvoirs publics que les patients bénéficiant d'un carnet médical se soumettent à une consultation annuelle de « synthèse » rémunérée comme deux consultations chez le médecin.
Le Premier ministre a également annoncé la mise en place de nouvelles formes de prise en charge, avec une incitation du patient à consulter un généraliste avant de s'adresser au spécialiste.
Sauf à prévoir des « contrats de santé » par lesquels le patient abdique, pour un temps, sa liberté de choix du médecin, l'on peut cependant se demander si un tel dispositif sera véritablement générateur d'économies pour l'assurance maladie.
c) Pour le secteur pharmaceutique
Le Premier ministre a annoncé que les pouvoirs publics encourageront le développement des médicaments génériques qui sont, en France, beaucoup moins répandus que dans d'autres pays.
Cette caractéristique est cependant étroitement corrélée à la structure des prix des spécialités pharmaceutiques sur le marché français.
C'est donc probablement dans le cadre des conventions entre le comité économique du médicament et les industriels que sera favorisé le développement des produits génériques.
Afin de limiter les gaspillages, le Premier ministre a enfin annoncé la possibilité, pour les pharmaciens, de déconditionner les médicaments afin d'adapter exactement les quantités vendues aux besoins du patient.
Votre commission exprime une réserve sur cette mesure, qui présente probablement plus d'inconvénients (coût, stockage, vignettes, codage...) que d'avantages. Mais il est vrai que ce n'est pas la réforme la plus importante annoncée par le Premier ministre.
IV. LA POLITIQUE SANITAIRE DU GOUVERNEMENT : DES EFFORTS INÉGAUX POUR LUTTER CONTRE LES GRANDS FLÉAUX
A. LA POLITIQUE DE LUTTE CONTRE LA TOXICOMANIE VOIT SES CRÉDITS RENFORCÉS
La politique de lutte contre la toxicomanie sera dotée, en 1996, de 870 millions de francs, dont 230 millions de francs de crédits interministériels. Ils sont en progression de 36 millions de francs par rapport à l'année 1995.
Ceux-ci ont été utilisés, en priorité, au financement des centres spécialisés de soins aux toxicomanes et de leur développement (environ 550 millions de francs). Environ 59 millions de francs ont été consacrés au remboursement des frais de séjour hospitalier consécutifs à un sevrage.
Pour 1996, le ministère souhaite poursuivre la mise en oeuvre du plan triennal de lutte contre la drogue décidé le 21 septembre 1993.
Ce plan, qui comprenait un important volet sanitaire complémentaire d'un volet consacré à la répression du trafic, visait à satisfaire trois objectifs :
- le doublement des capacités de prise en charge des toxicomanes avec hébergement ;
- l'amélioration des possibilités d'accès aux traitements par substitution, notamment par la méthadone ;
- la création de réseaux toxicomanie ville/hôpital.
Le premier volet de ce plan est pratiquement réalisé.
En 1992, les centres spécialisés de soins aux toxicomanes comportaient 620 places ; 2.500 personnes ont pu y être prises en charge, environ 4.300 toxicomanes étant en attente.
La loi de finances rectificative pour 1993 a permis la création de 347 places supplémentaires, auxquelles il faut ajouter 150 places créées en 1995.
Les centres offrent donc aujourd'hui 1.147 places, contre 620 en 1993.
Le deuxième volet relatif à l'amélioration de l'accès aux traitements par substitution a également fait l'objet de nombreuses mesures.
La méthadone a reçu une autorisation de mise sur le marché le 31 mars 1995. Le dispositif de traitement mis en place associe les médecins généralistes à des centres spécialisés, dont le nombre est passé de 3 en 1992 à 182 aujourd'hui.
Après une phase de traitement dans un centre spécialisé, le toxicomane peut être pris en charge par un médecin de son choix : celui-ci aura dû suivre une formation adaptée. Il est le seul à pouvoir prescrire de la méthadone au patient qui l'aura choisi.
Il faut cependant regretter que, sur les 182 centres spécialisés existants, seuls 75 disposent de suffisamment de personnel médical et paramédical pour assumer leur mission dans des conditions satisfaisantes.
Troisième volet du plan triennal du 21 septembre 1993, de nouveaux réseaux toxicomanie/ville/hôpital tendant à mieux garantir la continuité des soins délivrés aux toxicomanes.
Depuis la loi de finances rectificative d'automne 1993, 23 réseaux ont ainsi été créés.
Pour 1996, les modalités de poursuite de la réalisation de ce plan ont été précisées par le Comité interministériel de lutte contre la drogue et la toxicomanie qui s'est réuni le 14 septembre 1995.
Le programme qu'il a adopté prévoit de mieux faire connaître les risques de la toxicomanie. Ainsi, le nombre de jeunes actuellement destinataires d'actions d'animation par le sport et la culture progressera de 50.000 à 200.000. En outre, l'action en milieu scolaire sera renforcée grâce à la création de nouveaux comités d'environnement social dans les écoles. Quinze nouveaux « Points Ecoute-Jeunes » s'ajouteront aux 26 déjà ouverts.
Afin d'améliorer la prise en charge sanitaire des toxicomanes, 20 nouveaux réseaux toxicomanie/ville/hôpital seront créés en 1996 et le nombre de places en centres spécialisés de soins aux toxicomanes sera porté à 1.240.
Enfin, les centres de traitement par produits de substitution verront leurs moyens renforcés et 9.000 médecins ou pharmaciens formés à ces méthodes de traitement.
B. LA LUTTE CONTRE LE SIDA : DES MOYENS BUDGÉTAIRES EN AUGMENTATION, MAIS PEU DE LIGNES DIRECTRICES
1. La situation sanitaire
Depuis le début de l'épidémie et de la surveillance épidémiologique, e n 1982, près de 37.000 cas de Sida ont été déclarés, et le ministère estime (compte tenu des non-déclarations ou du délai séparant diagnostic et déclaration) à environ 43.000 à 46.000 le nombre total de personnes ayant développé la maladie.
Parmi eux, entre 27.000 et 29.000 personnes sont déjà décédées.
Le rapport transmis au Parlement en application de l'article 26 de la loi n° 95-116 du 4 février 1995 indique que l'origine de la contamination des Malades et la suivante :
- personnes transfusées et hémophiles : 3 %
- personnes homosexuelles et bisexuelles : 40 %
- personnes usagers de drogue par voie injectable : 25 %
En proportion des populations concernées, ce sont les usagers de drogue qui sont les plus vulnérables : la proportion d'usagers de drogue contaminés par rapport au nombre de toxicomanes est cinq fois plus importante que la population homosexuelle ou bisexuelle malade du Sida par rapport à la population homosexuelle ou bisexuelle totale.
Ce rapport population malade/population concernée est 500 fois plus élevé chez les toxicomanes que pour ce qui concerne la population hétérosexuelle.
Il semble que la progression du nombre de cas de Sida déclarés soit stabilisée depuis 1993. Alors que ce nombre était passé de 3.784 en 1989 à 4.286 en 1990 et à 5.338 en 1993, il est resté à peu près stable depuis cette date. En effet, le nombre de cas de Sida déclarés s'est établi à 5.631 en 1994 et à 2.711 pour le premier semestre 1995.
Il ne faut pas nécessairement en conclure que le nombre de contaminations ne progresse plus : il est possible que, pour une part, la stabilisation du nombre de personnes malades résulte de l'allongement de la période d'incubation en conséquence de l'amélioration de la prise en charge médicale des personnes séropositives.
Il est difficile d'évaluer avec précision l'influence respective de l'évolution des contaminations et celles des thérapeutiques. En effet, le diagnostic de séropositivité ne donne pas lieu à déclaration obligatoire.
La dernière estimation réalisée par le ministère chargé de la santé date de la fin de l'année 1992. Elle indique que le nombre de personnes séropositives en France serait compris entre 77.000 et 145.000 ; l'on peut donc retenir une hypothèse médiane de 110.000 personnes.
2. Quel avenir pour le plan quinquennal de lutte contre le Sida annoncé en février 1995 ?
A la suite d'une réunion du comité interministériel de lutte contre le Sida qui s'est déroulée le 13 février 1995, Mme Simone Veil, ministre d'Etat, ministre des Affaires sociales, de la Santé et de la Ville dans le Gouvernement dirigé par M. Edouard Balladur a présenté un plan d'action quinquennal pour les années 1995 à 1999 qui a été adopté par le Conseil des ministres le 15 février 1995.
L'intérêt de ce plan était qu'il fixait, non seulement des objectifs à atteindre, mais aussi des moyens d'évaluer leur mise en oeuvre ainsi que le développement d'une politique de conventionnement avec les associations.
Quatre objectifs ont été fixés :
- amélioration de la politique de prévention, y compris en milieu carcéral, afin de réduire les risques de contamination ;
- mise en place d'une politique d'éducation à la santé et à la sexualité en milieu scolaire ;
- amélioration de la prise en charge sanitaire et sociale des personnes séropositives ou malades du Sida ;
- développement de la recherche et utilisation sans retard de ses résultats.
La réalisation de ces objectifs devait être mesurée grâce à un tableau de bord élaboré dans chaque département et dans chaque région ainsi que par des indicateurs quantitatifs et qualitatifs.
L'avenir de ce plan d'action est cependant incertain. En effet, le 23 mai 1995, lors de son discours de politique générale devant l'Assemblée nationale, le Premier ministre annonçait : « la politique de lutte contre le Sida devra être globale :
- grâce à l'information d'abord, qu'il faut amplifier car trop souvent encore, le Sida est la maladie de l'ignorance, surtout chez les jeunes et les toxicomanes ;
- grâce à l'assistance aux malades, tant sur le plan matériel que sur le Plan humain, en favorisant le maintien à domicile sous forme d'aide au logement et d'aide ménagère ;
- grâce à la recherche contre le Sida qui doit bénéficier des moyens nécessaires et être parfaitement coordonnée ».
Il concluait par l'annonce de la préparation, par le ministère chargé de la santé publique, d'un « programme de mobilisation nationale sur le Sida ».
Ce programme remettra-t-il en question le plan quinquennal annoncé au mois de février 1995 ?
3. Quels moyens d'action ?
Les crédits de la lutte contre le Sida s'élèvent, pour 1995, à 448 millions de francs, soit une augmentation de 53 % par rapport aux crédits votés dans le cadre de la loi de finances initiale pour 1995.
Si l'on prend pour référence les crédits ouverts sur la totalité de l'année 1995, soit ceux ouverts en loi de finances initiale plus 100 millions de francs résultant de la loi de finances rectificative, la lutte contre le Sida sera dotée en 1996 de 56 millions de francs supplémentaires par rapport à l'année 1995. Ils permettront, selon le ministère, de renforcer les dispositifs sanitaires et les réseaux ville-hôpital, de développer les moyens de prévention, l'aide à la vie quotidienne des malades, les consultations de dépistage anonyme et gratuit ainsi que les actions de communication.
C'est, depuis l'année 1994, la Direction générale de la Santé qui a été chargée des fonctions précédemment confiées à l'Agence française de lutte contre le Sida. Sa division Sida comprend aujourd'hui 48 agents.
Les actions menées par la Direction générale de la Santé sont menées en lien avec les services déconcentrés de l'Etat, les collectivités locales, des structures professionnelles des secteurs éducatif, social et sanitaire ainsi qu'avec les associations.
La multiplicité des acteurs de la lutte contre le Sida constitue une grande richesse. Elle est également de nature à induire des difficultés d'organisation et de coordination.
Les associations, en particulier, rencontrent de ce fait des difficultés financières importantes. Celles-ci reçoivent principalement des financements pour une action donnée et très peu de subventions de fonctionnement, alors que le fonctionnement n'est pas, dans les faits, toujours indépendant des actions menées. Ces subventions sont accordées avec un retard important par rapport au moment où commence réellement l'action faisant l'objet d'un financement public. Selon ces associations, il faut en pratique compter un délai d'au moins sept mois entre le moment où est signé la convention et celui où elle reçoit un premier versement.
Enfin, l'existence de cofinancements multiples n'est pas de nature à faciliter la tâche des associations, dont une grande partie de l'énergie de leurs responsables est consacrée par la force des choses à la recherche de financements, au détriment des actions sur le terrain.
C. LES CRÉDITS DE LA LUTTE CONTRE L'ALCOOLISME ET LE TABAGISME SONT TRÈS INSUFFISANTS
L'année dernière, votre Commission avait constaté avec satisfaction que les crédits de la lutte contre l'alcoolisme et le tabagisme, avec 183 millions de francs, connaissaient une progression de 9,4 %.
Des annulations de crédits intervenues en cours d'année sont venues modérer cet enthousiasme. Et, avec les 184 millions de francs prévus par le projet de loi de finances pour 1996, les pouvoirs publics n'auront pas les moyens d'assumer dans des conditions satisfaisantes le volet sanitaire de la politique de lutte contre les dépendances tabagique et alcoolique.
L'on ne peut en effet concevoir que la lutte contre le tabagisme et l'alcoolisme, qui sont à l'origine, non seulement de près de 140.000 morts par an, mais aussi de nombreuses pathologies invalidantes au coût sanitaire et financier élevé, ne constitue pas une priorité de l'action du ministère chargé de la santé.
Sous le bénéfice des observations formulées par le présent rapport, votre commission a émis un avis favorable à l'adoption des crédits consacrés à la santé publique et aux services communs par le projet de loi de finances pour 1996.







