Rapport général n° 107 (2011-2012) de M. Jean-Pierre CAFFET , fait au nom de la commission des finances, déposé le 17 novembre 2011
Disponible au format PDF (272 Koctets)
-
LES PRINCIPALES OBSERVATIONS DE VOTRE RAPPORTEUR
SPÉCIAL
-
I. PRÉSENTATION GÉNÉRALE DE LA
MISSION « SANTÉ »
-
A. DES CRÉDITS EN HAUSSE, UNE MAQUETTE
INCHANGÉE
-
B. UNE POLITIQUE PUBLIQUE DE SANTÉ ET DE
SÉCURITÉ SANITAIRE AU PILOTAGE CONTRAINT
-
C. L'ÉVALUATION DES DÉPENSES FISCALES
DE LA MISSION
-
A. DES CRÉDITS EN HAUSSE, UNE MAQUETTE
INCHANGÉE
-
II. LE PROGRAMME 204 :
« PRÉVENTION, SÉCURITÉ SANITAIRE ET OFFRE DE
SOINS »
-
A. LES ARS : UNE INFORMATION À
AMÉLIORER
-
B. UNE FORTE AUGMENTATION DES CRÉDITS
DESTINÉS À LA FORMATION MÉDICALE
-
1. Un versement de 2 millions d'euros prévu
au titre de la formation médicale continue
-
2. Une subvention de 6,1 millions d'euros
prévue pour « l'année recherche »
-
3. Les crédits consacrés à la
formation médicale des internes (126,16 millions d'euros) en
forte hausse pour la quatrième année consécutive
-
1. Un versement de 2 millions d'euros prévu
au titre de la formation médicale continue
-
A. LES ARS : UNE INFORMATION À
AMÉLIORER
-
III. LE PROGRAMME 183 :
« PROTECTION MALADIE »
-
A. L'AME : UNE RECHERCHE D'ÉCONOMIES
EN CONTRADICTION AVEC LA VOCATION DU DISPOSITIF
-
B. UN FONDS « CMU-C » À
L'ÉQUILIBRE FINANCIER INCERTAIN
-
C. UNE PARTICIPATION STABLE DE L'ÉTAT AU
FONDS D'INDEMNISATION DES VICTIMES DE L'AMIANTE
-
A. L'AME : UNE RECHERCHE D'ÉCONOMIES
EN CONTRADICTION AVEC LA VOCATION DU DISPOSITIF
-
I. PRÉSENTATION GÉNÉRALE DE LA
MISSION « SANTÉ »
-
EXAMEN DE DES ARTICLES RATTACHÉS
-
ARTICLE 60 (Art. L. 426-1 [nouveau] du code des
assurances, art. L. 1142-2, L. 1142-14, L. 1142-15, L. 1142-16, L.
1142-21, L. 1142-21-1 du code de la santé publique) - Création
d'un dispositif de couverture mutualisé des risques exceptionnels de
responsabilité civile des professionnels de santé exerçant
à titre libéral
-
ARTICLE 60 bis (Art. L.161-45 du code de la
sécurité sociale) - Création d'une contribution au profit
de la Haute autorité de santé
-
ARTICLE 60 ter - Demande de rapport sur la
création d'un fonds d'indemnisation des victimes du tabac
-
ARTICLE 60 (Art. L. 426-1 [nouveau] du code des
assurances, art. L. 1142-2, L. 1142-14, L. 1142-15, L. 1142-16, L.
1142-21, L. 1142-21-1 du code de la santé publique) - Création
d'un dispositif de couverture mutualisé des risques exceptionnels de
responsabilité civile des professionnels de santé exerçant
à titre libéral
-
AMENDEMENTS PROPOSÉS PAR VOTRE COMMISSION
DES FINANCES
-
LES MODIFICATIONS APPORTÉES PAR
L'ASSEMBLÉE NATIONALE
-
EXAMEN EN COMMISSION
N° 107
SÉNAT
SESSION ORDINAIRE DE 2011-2012
|
Enregistré à la Présidence du Sénat le 17 novembre 2011 |
RAPPORT GÉNÉRAL
FAIT
au nom de la commission des finances (1) sur le projet de loi de finances pour 2012 , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE,
Par Mme Nicole BRICQ,
Sénatrice,
Rapporteure générale.
TOME III
MOYENS DES POLITIQUES PUBLIQUES ET DISPOSITIONS SPÉCIALES
(Seconde partie de la loi de finances)
ANNEXE N° 25
SANTÉ
Rapporteur spécial : M. Jean-Pierre CAFFET
|
(1) Cette commission est composée de : M. Philippe Marini , président ; M. François Marc, Mmes Michèle André, Marie-France Beaufils, MM. Yvon Collin, Jean-Claude Frécon, Mme Fabienne Keller, MM. Gérard Miquel, Albéric de Montgolfier, Aymeri de Montesquiou, Roland du Luart , vice-présidents ; M. Philippe Dallier, Mme Frédérique Espagnac, MM. Claude Haut, François Trucy , secrétaires ; MM. Philippe Adnot, Jean Arthuis, Claude Belot, Michel Berson, Éric Bocquet, Yannick Botrel, Joël Bourdin, Christian Bourquin, Mme Nicole Bricq, MM. Jean-Pierre Caffet, Serge Dassault, Vincent Delahaye, Francis Delattre, Mme Marie-Hélène Des Esgaulx, MM. Éric Doligé, Philippe Dominati, Jean-Paul Emorine, André Ferrand, François Fortassin, Thierry Foucaud, Yann Gaillard, Jean Germain, Charles Guené, Edmond Hervé, Pierre Jarlier, Roger Karoutchi, Yves Krattinger, Dominique de Legge, Marc Massion, Georges Patient, François Patriat, Jean-Vincent Placé, Jean-Marc Todeschini, Richard Yung. |
Voir les numéros :
Assemblée nationale ( 13 ème législ.) : 3775, 3805 à 3812 et T.A. 754
Sénat : 106 (2011-2012)
LES PRINCIPALES OBSERVATIONS DE VOTRE RAPPORTEUR SPÉCIAL
|
1) Pour 2012, la mission « Santé » regroupe 1,38 milliards d'euros d'autorisations d'engagement (AE) et de crédits de paiement (CP) . Elle rassemble l'ensemble des crédits « sanitaires » du ministère chargé de la santé. Toutefois, les fonctions de support de la mission continuent d'être portées par la mission « Solidarité, insertion et égalité des chances ». Le coût complet de la mission « Santé » s'élève donc à 1,45 milliard d'euros en 2012 , soit 5 % de plus que les crédits prévus par la loi de finances. 2) La principale évolution de la mission « Santé » pour l'exercice 2012 consiste à traduire les incidences budgétaires des mesures annoncées dans le cadre du projet de loi relatif au renforcement de la sécurité sanitaire du médicament et des produits de santé actuellement examiné par le Sénat. L'Agence française de sécurité sanitaire des produits de santé (AFSSAPS), dont il est prévu la transformation en Agence nationale de sécurité du médicament et des produits de santé (ANSM), voit son mode de financement profondément remanié. Ses ressources doivent désormais provenir exclusivement du budget de l'État afin d'assurer son indépendance à l'égard de l'industrie pharmaceutique. Par conséquent, l'ouverture de 134,9 millions d'euros d'AE et de CP supplémentaires est prévue au titre du programme 204 « Prévention, sécurité sanitaire et offre de soins ». 3) La mission « Santé » comprend également les crédits alloués aux agences régionales de santé (ARS) au titre de leurs dépenses d'intervention relevant de la prévention et de la sécurité sanitaire , soit 182,46 millions d'euros en 2012. Votre rapporteur spécial regrette que la globalisation des ressources de ces agences altère la lisibilité des crédits qui leur sont affectés . C'est pourquoi, il lui paraît indispensable de disposer, en amont, au moment de l'examen du projet de loi de finances initiale, d'une information consolidée sur les ressources attribuées aux ARS et, en aval, au moment de l'examen du projet de loi de règlement, d'un suivi de leur consommation. 4) Pour la quatrième année consécutive, la dotation de l'État au Fonds « CMU-c » est nulle en 2012. Néanmoins, votre rapporteur spécial redoute que l'équilibre financier du Fonds soit menacé en 2012 . Un « effet de ciseau » semble susceptible de survenir. Le produit de la taxe affectée au Fonds, dont la croissance de l'assiette paraît surestimée par le Gouvernement, pourrait croître moins vite que les dépenses de celui-ci. En effet, celles-ci devraient être particulièrement dynamiques en 2012 du fait du relèvement du plafond de ressources de l'aide à l'acquisition d'une complémentaire santé (ACS). 5) Votre rapporteur spécial constate une stabilisation du budget de l'aide médicale d'État en 2012 , à 588 millions d'euros. Une réduction tendancielle des dépenses d'AME a été permise par une réforme de la tarification des prescriptions hospitalières. Cependant, votre rapporteur spécial regrette que toutes les réformes de l'AME n'aient pas été menées avec autant de discernement . La création d'un droit de timbre acquitté annuellement par les bénéficiaires du dispositif et la mise en place d'un panier de soins constituent des mesures d'économies médiocres pour un effet sanitaire et humanitaire regrettable . Ces économies, chiffrées à 8 millions d'euros seulement en 2012, reposent sur une restriction de l'offre de soins menée au dépend des étrangers en situation irrégulière. |
* *
*
|
Au 10 octobre 2011, date limite, en application de l'article 49 de la LOLF, pour le retour des réponses du Gouvernement aux questionnaires budgétaires concernant le présent projet de loi de finances, 84 % des réponses portant sur la mission « Santé » étaient parvenues à votre rapporteur spécial. |
I. PRÉSENTATION GÉNÉRALE DE LA MISSION « SANTÉ »
A. DES CRÉDITS EN HAUSSE, UNE MAQUETTE INCHANGÉE
1. D'importantes réformes financées sans modification de l'architecture de la mission
a) Une architecture stabilisée en 2012 malgré une augmentation substantielle des crédits de la mission
Après de nombreuses modifications de sa « maquette » budgétaire, la mission « Santé » semble désormais stabilisée . En effet, un important travail de transformation de l'architecture budgétaire de la mission avait été engagé en 2009 à l'initiative du Parlement puis continué jusqu'en 2011.
En 2009, la mission avait fait l'objet d'un changement substantiel de périmètre . Alors que le programme 156 « Drogue et toxicomanie » était rattaché à la mission « Direction de l'action du Gouvernement », deux nouveaux programmes rejoignaient la mission « Santé » : le programme 228 « Veille et sécurité sanitaires » issu de la mission « Sécurité sanitaire » et le programme 183 « Protection maladie », auparavant adjoint à la mission « Solidarité, insertion et égalité des chances ».
Le projet de loi de finances pour 2010 a, quant à lui, prévu que l'ensemble des moyens de fonctionnement des agences régionales de santé (ARS), alors en voie de création, devaient être portés dans le programme support de la mission « Solidarité » . Antérieurement, les moyens de fonctionnement des agences régionales de l'hospitalisation (ARH), absorbées par les ARS, étaient inscrits au sein du programme 171 « Offre de soins et qualité du système de soins » de la mission « Santé ».
Enfin, en 2011, l'ancien programme 204 « Prévention et sécurité sanitaire » et le programme 171 « Offre de soins et qualité du système de soins » ont été fusionnés au sein d'un nouveau programme 204 « Prévention, sécurité sanitaire et offre de soins ».
L'exercice 2012 marque donc une stabilisation de l'architecture budgétaire de la mission . Les deux programmes qui composent la mission « Santé », le programme 204 « Prévention, sécurité et offre de soins » et 183 « Protection maladie » sont pérennisés et regroupent les 1,38 milliards d'euros d'autorisation d'engagement (AE) et de crédits de paiement (CP) demandés pour 2012 au titre de la mission.
Répartition des crédits de paiement entre les deux programmes de la mission « Santé »
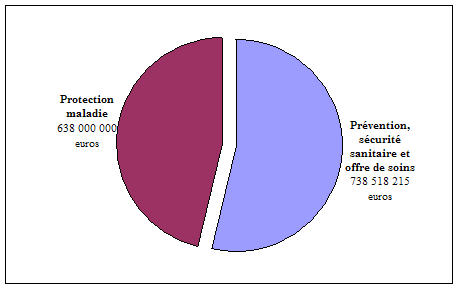
Source : commission des finances
La principale modification affectant la mission « Santé » en 2012, réside dans une augmentation conséquente de ses crédits . La mission est dotée de 150,6 millions d'euros supplémentaires par rapport à 2011, soit une hausse de près de 12 % de ses ressources . Ce relèvement de l'enveloppe de la mission s'explique par diverses mesures de périmètre et de transfert, mais vise principalement à tirer les conséquences budgétaires de la réforme du système de sécurité sanitaire des produits de santé .
Dans la logique même de cette augmentation des crédits de la mission, cette dernière n'a été que faiblement concernée par le plan d'économies supplémentaires d'un milliard d'euros annoncé par le Premier ministre le 24 août 2011. À ce titre, l'Assemblée nationale a adopté, à l'initiative du Gouvernement, deux amendements réduisant les crédits de la présente mission de 1 260 567 euros en AE et en CP . Le premier amendement diminue d'un million d'euros en AE et en CP la subvention pour charges de service public allouée à l'Institut national de prévention et d'éducation pour la santé (INPES) par le programme « Prévention, sécurité sanitaire et offre de soins ». Cet opérateur bénéficie en effet d' un fonds de roulement élevé, qui devrait être de 22,82 millions d'euros au 31 décembre 2011, selon les informations transmises par le Gouvernement à votre rapporteur spécial. Le second amendement réduit de 260 567 euros en AE et en CP les crédits prévus au titre des dépenses de communication et frais de représentation du programme « Prévention, sécurité sanitaire et offre de soins ».
b) La rénovation du système de sécurité sanitaire des produits de santé
À la suite de l'affaire du Mediator® en 2010, une profonde rénovation de la politique du médicament a été engagée. À ce titre, le Gouvernement a déposé à l'Assemblée nationale, le 1 er août 2011, un projet de loi relatif au renforcement de la sécurité sanitaire du médicament et des produits de santé, actuellement examiné devant le Sénat.
Le projet de loi de finances pour 2012 traduit les incidences budgétaires des mesures annoncées dans ce cadre . La principale d'entre-elles consiste à transformer l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) en Agence nationale de sécurité du médicament et des produits de santé (ANSM). Le Gouvernement a souhaité que cette dernière agence n'ait plus aucun lien avec l'industrie pharmaceutique, remettant en cause les modalités de financement choisies pour l'AFSSAPS, dont les ressources sont constituées à hauteur de 20 % par la taxe annuelle sur les médicaments 1 ( * ) .
|
L'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) L'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) a été créée par la loi n° 98-535 du 1 er juillet 1998 relative au renforcement de la veille sanitaire et du contrôle de la sécurité sanitaire et des produits destinés à l'homme. Il s'agit d'un établissement public de l'État, placé sous la tutelle du ministère chargé de la santé. L'AFSSAPS a pour mission essentielle d' évaluer les bénéfices et les risques liés à l'utilisation des produits de santé . Ainsi, elle doit contribuer par ses diverses formes d'intervention à ce que les risques inhérents à chaque produit puissent être identifiés, analysés et maîtrisés tout en tenant compte des besoins thérapeutiques et des impératifs de continuité des soins. Le domaine d'intervention de l'AFSSAPS est large et concerne les médicaments et les matières premières, les dispositifs médicaux et les dispositifs de diagnostic in vitro , les produits biologiques d'origine humaine (produits sanguins labiles, organes, tissus, cellules, produits de thérapies génique et cellulaire), les produits cosmétiques, etc. L'AFSSAPS constitue un maillon essentiel de la chaîne de sécurité sanitaire du médicament ; ainsi, avant commercialisation d'un médicament : - l'AFSSAPS évalue la sécurité du médicament sur la base du rapport bénéfice thérapeutique/risque ; - la Haute autorité de santé (HAS) évalue la qualité du médicament sur une base d'efficience médico-économique ; - le Comité économique des produits de santé (CEPS) fixe le prix du médicament en négociation avec le secteur industriel concerné. |
Dans la perspective de la création de la nouvelle ANSM, le projet de loi de finances pour 2012 prévoit une budgétisation du financement de l'AFSSAPS. Par la suite, l'AFSSAPS ne devrait plus être financée que par des subventions de l'État . L'ouverture de 134,9 millions d'euros d'AE et de CP est donc prévue pour 2012 au titre de l'action 17 « Qualité, sécurité et gestion des produits de santé et du corps humain » du programme 204 « Prévention, sécurité sanitaire et offre de soins ».
La démarche de budgétisation du financement est également entreprise pour les comités de protection des personnes (CPP), en charge du contrôle de la recherche biomédicale, et pour le Centre nationale de gestion des essais de produits de santé (CeNGEPS), qui a pour objet de faciliter la coordination et la gestion des essais cliniques à promotion industrielle. Ces organismes tirent actuellement leurs ressources de taxes et redevances perçues par l'AFSSAPS. Ainsi, toujours dans le cadre du programme 204 « Prévention, sécurité sanitaire et offre de soins », 3,5 millions d'euros d'AE et de CP sont alloués aux CPP et 10 millions d'euros le sont au CeNGEPS .
La budgétisation des moyens de la future ANSM, du CeNGEPS et des CPP représentent au total une augmentation de 148,4 millions d'euros des crédits de la mission « Santé ». Toutefois, cette hausse des ressources affectées à la mission est neutre pour le budget de l'État . Le projet de loi de finances pour 2012 prévoit, en effet, la réaffectation au profit de l'État d'une partie de la taxe sur la valeur ajoutée brute collectée par les fabricants de lunettes, actuellement perçue par l'assurance maladie qui reçoit en contrepartie les taxes et redevances collectées par l'AFSSAPS. Le Gouvernement estime les recettes fiscales réattribuées au budget de l'État à 148,4 millions d'euros.
Le montant de 134,9 millions d'euros indiqué plus haut représente un accroissement des ressources de l'AFSSAPS de 17,9 millions d'euros en 2012 par rapport à 2011 . De nouveaux moyens seront en effet nécessaires pour permettre à la future ANSM de remplir des missions élargies et l'exercice de pouvoirs accrus. La nouvelle agence sera notamment dotée de pouvoirs de sanctions administratives et financières étendus, alors que ses capacités d'expertise internes devront être renforcées.
Votre rapporteur spécial estime qu'à la suite du scandale suscité par l'affaire du Mediator®, il est nécessaire de restaurer la confiance dans l'ensemble de la chaîne du médicament . C'est pourquoi, prévoir un financement de la future ANSM par voie de dotations de l'État est bienvenu, dès lors qu'il permet de rompre tout lien avec l'industrie pharmaceutique.
D'une façon plus générale , votre rapporteur spécial se réjouit qu'il soit mis fin au financement de l'AFSSAPS, du CeNGEPS et des CPP par des taxes affectées . Notre collègue Nicole Bricq avait à juste titre souligné, dans un rapport d'information publié en 2007 2 ( * ) , que « l'affectation de taxes à des opérateurs de l'État constitue une entorse à l'esprit de la LOLF ». Le financement par des taxes affectées entraîne en effet une sous-optimisation des moyens alloués aux opérateurs et un pilotage plus distant de ces derniers par l'État.
c) La recentralisation des compétences sanitaires
La mise en oeuvre de certaines actions de santé publique, telles que la vaccination, le dépistage des cancers, la lutte contre la tuberculose ou encore les infections sexuellement transmissibles, relevait auparavant de la responsabilité des conseils généraux. Toutefois, à partir du 1 er janvier 2006, la loi n° 2004-809 du 13 août 2004 relative aux libertés et responsabilités locales a prévu un retour de ces attributions au sein du champ de compétences de l'État .
Ces transferts de compétences doivent s'effectuer progressivement et impliquent également une réallocation de ressources financières. Ainsi, le projet de loi de finances pour 2012 procède à un transfert de crédits à hauteur de 2,1 millions d'euros en provenance de la dotation globale de fonctionnement des départements vers le programme 204 « Prévention, sécurité sanitaire et offre de soins » . Les crédits réaffectés sont destinés aux agences régionales de santé (ARS) concernées par les désengagements des conseils généraux de la Saône-et-Loire, du Finistère, de la Vendée et de la Sarthe.
d) Une nouvelle mission du Centre national de gestion (CNG)
À partir de l'exercice 2012, le Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG) assure la gestion des personnels enseignants et hospitaliers des disciplines médicales, pharmaceutiques et odontologiques. Cette compétence est actuellement assumée par la direction générale de l'offre de soins (DGOS) du ministère chargé de la santé. Par conséquent, il est prévu un transfert de 3 ETP et de 0,16 million d'euros en provenance de la mission « Solidarité, insertion et égalité des chances », qui porte les crédits de fonctionnement de la DGOS, au profit du CNG, opérateur dont les crédits sont repris au sein du programme 204 « Prévention, sécurité sanitaire et offre de soins » de la mission « Santé ».
2. Le respect de la norme de dépense
L'augmentation des crédits de la mission « Santé » est sans incidence sur la norme de dépenses . Pour cette mission, le projet de loi de finances pour 2012 comprend 150,6 millions d'euros en AE et en CP de plus que les plafonds fixés par la loi n° 2010-1645 de programmation des finances publiques pour les années 2011 et 2014 (LPFP). Il convient cependant de préciser que ces plafonds sont fixés à périmètre constant . Or, l'écart constaté résulte exclusivement de mesures de périmètre et de transfert compensées au niveau du budget général de l'État , par des réallocations de crédits ou de recettes.
Plafonds de la mission
(en millions d'euros)
|
LPFP, pour 2012 Hors CAS Pensions |
PLF 2012 au format LPFP (1) Hors CAS Pensions |
PLF 2012 (2) Hors CAS Pensions |
|
|
Plafond des autorisations d'engagement |
1 226 |
1 226 |
1 377 |
|
Plafond des crédits de paiement |
1 226 |
1 226 |
1 377 |
(1) Ce montant correspond aux autorisations de crédits pour 2012 qui figurent dans le rapport préparatoire au débat d'orientation des finances publiques.
(2) Ce montant tient compte des modifications de périmètre et de transfert touchant la mission.
Source : projet annuel de performance pour 2012 de la mission « Santé »
À périmètre constant, les crédits alloués à la mission « Santé » sont stables et conformes à la loi n° 2010-1645 de programmation des finances publiques pour les années 2011 à 2014. Entre 2011 et 2012, ces derniers passent de 1 221 millions d'euros d'AE et de CP à 1 226 millions, soit une variation positive de seulement 5 millions d'euros . Dès lors que l'ensemble des mesures de périmètre et de transfert sont compensées au niveau du budget général de l'État, la mission participe donc pleinement au respect des normes transversales d'économies fixées par le Gouvernement .
Plafonds de crédits alloués à la mission santé par la LPFP pour les années 2011, 2012 et 2013
(en milliards d'euros)
|
PROGRAMMATION PLURIANNUELLE (périmètre constant 2010) |
||||||
|
Autorisations d'engagement (AE) |
Crédits de paiement (CP) |
|||||
|
2011 |
2012 |
2013 |
2011 |
2012 |
2013 |
|
|
Mission « Santé » |
1,22 |
1,22 |
1,22 |
1,22 |
1,22 |
1,22 |
Évolution des crédits de la mission « Santé » 2011-2012
(en millions d'euros)
|
Autorisations d'engagement |
Crédits de paiement |
|||||
|
LFI 2011 |
PLF 2012 |
Évolution en % |
LFI 2011 |
PLF 2012 |
Évolution en % |
|
|
Programme 204 : Prévention, sécurité sanitaire et offre de soins |
583,61 |
738,50 |
+ 26,54 |
583,58 |
738,50 |
+ 26,55 |
|
Pilotage de la politique de santé publique |
86,08 |
83,89 |
- 2,54 |
86,10 |
83,89 |
- 2,57 |
|
Accès à la santé et éducation à la santé |
31,65 |
31,63 |
- 0,06 |
31,66 |
31,63 |
- 0,09 |
|
Prévention des risques infectieux et des risques liés aux soins |
9,29 |
9,67 |
+ 4,09 |
9,29 |
9,67 |
+ 4,09 |
|
Prévention des maladies chroniques et qualité de vie des malades |
69,52 |
66,84 |
- 3,86 |
69,56 |
66,84 |
- 9,91 |
|
Prévention des risques liés à l'environnement, au travail et à l'alimentation |
19,59 |
21,63 |
+ 10,41 |
19,39 |
21,63 |
+ 11,55 |
|
Réponse aux alertes et gestion des urgences, des situations exceptionnelles et des crises sanitaires |
21,30 |
27,26 |
+ 27,98 |
21,30 |
27,26 |
+ 27,98 |
|
Qualité, sécurité et gestion des produits de santé et du corps humain |
13,33 |
161,36 |
+ 1110,50 |
13,43 |
161,36 |
+ 1101,49 |
|
Projets régionaux de santé |
189,36 |
182,46 |
- 3,64 |
189,36 |
182,46 |
- 3,64 |
|
Modernisation de l'offre de soins |
143,49 |
153,76 |
+ 7,16 |
143,49 |
153,76 |
+ 7,16 |
|
Programme 183 : Protection maladie |
638,00 |
638,00 |
+ 0,00 |
638,00 |
638,00 |
+ 0,00 |
|
Accès à la protection maladie complémentaire |
0,00 |
0,00 |
- |
0,00 |
0,00 |
- |
|
Aide médicale de l'Etat |
588,00 |
588,00 |
+ 0,00 |
588,00 |
588,00 |
+ 0,00 |
|
Fonds d'indemnisation des victimes de l'amiante |
50,00 |
50,00 |
- |
50,00 |
50,00 |
- |
|
Total |
1221,61 |
1376,50 |
+ 12,68 |
1221,58 |
1376,50 |
+ 12,68 |
Source : commission des finances, d'après les données du projet annuel de performances pour 2012 de la mission « Santé »
B. UNE POLITIQUE PUBLIQUE DE SANTÉ ET DE SÉCURITÉ SANITAIRE AU PILOTAGE CONTRAINT
1. Des responsables de programme sans marges d'action
a) Une répartition rigide des crédits de la mission
Les deux programmes de la mission « Santé » présentent une grande rigidité, inhérente à leur finalité. Le programme 204 « Prévention, sécurité sanitaire et offre de soins » , tout d'abord, a principalement vocation à porter les crédits destinés au financement du système de sécurité sanitaire , de la mission de prévention, promotion de la santé, veille et sécurité sanitaire dévolue aux agences régionales de santé (ARS) et de la formation des médecins . Par ailleurs, le programme finance l'expertise utile à la définition d'une politique de santé publique. Assurées dans leur majeure partie par des opérateurs et des entités à l'autonomie relativement prononcée, ces missions ne peuvent faire l'objet que d'un pilotage limité par les responsables de programme . À ce titre, le programme 204 est composé à 95 % de subventions pour charge de service public et de transferts aux autres collectivités , reversées aux ARS ainsi qu'aux nombreux opérateurs qui lui sont rattachés :
- l'Agence de biomédecine (ABM) ;
- le groupement d'intérêt public Addictions Drogues Alcool Info Service (ADALIS) ;
- l'Agence française de sécurité sanitaire des produits de santé (AFSSAPS) ;
- l'Agence nationale de sécurité sanitaire, de l'alimentation, de l'environnement et du travail (ANSES) ;
- l'Agence technique de l'information et de l'hospitalisation (ATIH) ;
- le Centre national de gestion des praticiens hospitaliers et des personnels de gestion de direction de la fonction publique hospitalière (CNG) ;
- l'École des hautes études en santé publique (EHESP) ;
- l'Établissement de préparation et de réponse aux urgences sanitaires (EPRUS) ;
- l'Institut national du cancer (INCA) ;
- l'Institut national de prévention et d'éducation pour la santé (INPES) ;
- l'Institut de veille sanitaire (INVS).
Il doit également être souligné qu'à partir de 2012, près de 10 % des crédits en AE et CP de la mission « Santé » , soit 18 % de ceux consacrés au programme 204 « Prévention, sécurité sanitaire et offre de soins », sont consacrés à un seul opérateur, l'AFSSAPS qui a vocation a devenir l'ANSM.
Pour ce qui est du programme 183 « Protection maladie » , les marges de manoeuvre du responsable de programme sont également restreintes dès lors que la totalité de ses crédits sont contraints . Le programme a pour finalité exclusive d'apporter les dotations de l' Aide médicale d'État et du Fonds d'indemnisation des victimes de l'amiante (FIVA). La subvention du budget général au Fonds « CMU-c » figure également dans le programme. Toutefois, celle-ci est constamment nulle depuis 2009, les taxes qui lui sont affectées étant suffisantes pour assurer l'équilibre financier du Fonds.
b) L'absence de crédits de personnels
Les marges de manoeuvre réduites dont disposent les responsables de programme sont également imputables à l'absence de crédits de personnel au sein de la mission « Santé » . Si, depuis 2009, celle-ci regroupe l'ensemble des crédits « sanitaires » relevant du ministère chargé de la santé, elle ne comprend toujours pas de programme support. Les crédits de rémunération des personnels concourant à la mise en oeuvre des différents programmes de la mission sont regroupés dans le programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances ».
Cet aspect s'est accentué à partir de 2010, lorsque l'ensemble des moyens de fonctionnement des ARS ont été placés dans le programme 124 précité.
Ainsi, les schémas de déversement analytique présentés dans le projet annuel de performance pour 2011 font apparaître une contribution globale du programme 124 aux actions de la mission « Santé » à hauteur de 74,56 millions d'euros en 2012. Près de 5 % du coût complet de la mission « Santé » est donc supporté par le programme support de la mission « Solidarité ».
L'affectation des crédits destinés aux fonctions support au sein du programme d'une autre mission semble davantage relever d'une vision administrative et de respect des périmètres ministériels que de la logique de mission propre à la loi organique relative aux lois de finances (LOLF). Une telle logique implique que les responsables de programme disposent de marges de manoeuvre suffisantes dans la gestion des ressources qui leurs sont confiées, à travers notamment la fongibilité des crédits . En effet, le budget d'un programme doit s'efforcer de regrouper l'ensemble des moyens financiers et humains qui contribuent à la réalisation d'une politique identifiée , ce qui n'est pas le cas pour la mission « Santé ».
C. L'ÉVALUATION DES DÉPENSES FISCALES DE LA MISSION
1. Des dépenses fiscales supérieures aux crédits de la mission
Pour 2012, la mission « Santé » se voit une fois de plus associer des dépenses fiscales supérieures aux crédits qui lui sont alloués. Ainsi, les dépenses fiscales de la mission s'élèvent à 1,83 milliards d'euros , environ 30 % supérieures aux crédits en AE et CP alloués à cette dernière au titre de l'exercice 2012.
Le tableau ci-dessous reprend les dépenses fiscales associées à la mission « Santé » ainsi que l'évaluation qui en a été faite dans le rapport du comité d'évaluation des dépenses fiscales et de niches sociales , dit « rapport Guillaume », qui a été remis au Parlement en septembre 2011 :
Dépenses fiscales sur les impôts d'État contribuant au programme de manière principale
|
Chiffrage pour 2012 (1) |
Évaluation (2) |
|
|
Taux de 2,10 % de TVA applicable aux médicaments remboursables ou soumis à autorisation temporaire d'utilisation et aux produits sanguins |
1 140 |
3 |
|
Exonérations des indemnités journalières de sécurité sociale servies au titre des maladies « longues et coûteuses » |
270 |
0 |
|
Taux de 5,5 % de TVA pour les prestations de soins dispensées par les établissements thermaux autorisés |
50 |
3 |
|
Déduction forfaitaire au titre du groupe III déclarée par les médecins conventionnés |
10 |
3 |
|
Exonération d'impôts sur le revenu, à hauteur de 60 jours par an, de la rémunération perçue au titre de la permanence des soins par les médecins ou leurs remplaçants installés dans certaines zones rurales ou urbaines |
5 |
1 |
|
Exonération des plus-values réalisées à l'occasion de la reconversion des débits de boissons |
1 |
- |
|
Exonération de taxe sur la publicité télévisée sur les messages passés pour le compte d'oeuvres d'utilité publique à l'occasion de grandes campagnes nationales |
nc |
- |
|
Amortissement exceptionnel pour dépenses de mise aux normes dans les hôtels, cafés et restaurants |
0 |
- |
|
Exonération totale puis à hauteur de 50 % des indemnités et prestations servies aux victimes d'accidents du travail et de maladies professionnelles |
340 |
0 |
|
Exonération des indemnités versées aux victimes de l'amiante |
10 |
3 |
|
Réserve spéciale de solvabilité constituée par les mutuelles et unions régies par le Code de la mutualité et les institutions de prévoyance régies par les dispositions du Code de la sécurité sociale ou du Code rural à hauteur d'une fraction dégressive de leur résultat imposable des exercices ouverts entre 2009 et 2013 |
å |
- |
|
Exonération de l'impôt sur les sociétés des organismes d'assurance sur les résultats portant sur la gestion des contrats d'assurance maladie relatifs à des opérations individuelles et collectives à adhésion facultative et à des opérations collectives à adhésion obligatoire |
å |
- |
|
Exonérations prévues en faveur de certains organismes et de certains contrats |
nc |
- |
|
Déduction de l'actif successoral des rentes ou indemnités versées ou dues en réparation de dommages corporels liés à un accident ou une maladie |
nc |
- |
|
Coût total des dépenses fiscales |
1 826 |
(1) en millions d'euros.
(2) Des scores allant de 0 à 3 sont attribués à chaque dépense fiscale ; 0 désigne une dépense inefficace, puis les niches efficaces sont notées de 1 à 3 selon leur efficience, 3 constituant le score maximum.
« å » : coût inférieur à 0,5 millions d'euros ; « nc » : non chiffrable ; « - » : non évaluée
Sources : projet annuel de performance pour 2012 de la mission « Santé » et rapport du comité d'évaluation des dépenses fiscales et des niches sociales.
2. Quelle rationalisation des dépenses fiscales de la mission ?
L'analyse du « rapport Guillaume » révèle que les dépenses fiscales qui ont été évaluées comme inefficaces, soit celles qui ont obtenu un score égal à 0, représentent un coût de 610 millions d'euros , ce qui correspond à près du tiers de l'ensemble des dépenses fiscales associées à la mission « Santé ».
Un tel constat ne peut que conduire à s'interroger sur la cohérence des choix du Gouvernement concernant les suppressions de niches fiscales . En effet, le Gouvernement a souhaité, par la loi n° 2011-1117 du 19 septembre 2011 de finances rectificatives pour 2011, supprimer l'exonération de taxe spéciale sur les conventions d'assurance, dont bénéficiaient les contrats solidaires et responsables , auparavant associée à la mission « Santé », alors même que cette dépense fiscale obtenait le score maximal dans le « rapport Guillaume ». Votre rapporteur spécial regrette cette suppression, dès lors qu'elle pourrait avoir des répercussions sur le prix des contrats des complémentaires santé .
Par ailleurs, votre rapporteur spécial souhaiterait apporter une précision à l'analyse du « rapport Guillaume » concernant les dépenses fiscales de la mission « Santé ». Si elles ont été jugées inefficaces, l'« exonération des indemnités journalières de sécurité sociale servies au titre des maladies longues et coûteuses » et l'« exonération totale puis à hauteur de 50 % des indemnités et prestations servies aux victimes d'accidents du travail et de maladie professionnelles » ne doivent pas pour autant voir leur existence remise en question. Ces dépenses fiscales ont acquis une réelle utilité pour leurs bénéficiaires , qui se trouvent dans des situations sociales et sanitaires délicates. Par conséquent, une réforme de ces niches fiscales ne doit pas conduire à leur suppression mais, éventuellement, après mûre réflexion, à une amélioration de leur distribution.
Les dépenses fiscales qualifiées d'inefficaces par le « rapport Guillame » sont les suivantes :
- l'« exonération des indemnités journalières de sécurité sociale servies au titre des maladies longues et coûteuses » tend à exonérer d'impôt sur le revenu et de CSG les indemnités journalières (IJ) versées aux patients en affection de longue durée (ALD) en cas d'arrêt maladie. Ce dispositif doit permettre de compenser le fait que le reste à charge 3 ( * ) des patients en ALD soit sept fois plus élevé que la moyenne des patients n'étant pas en ALD. Toutefois, le rapport Guillaume estime que l'outil fiscal est mal adapté à cet objectif , considérant que si l'avantage fiscal est directement lié au revenu, le montant des restes à charge en est largement indépendant.
- l'« exonération totale puis à hauteur de 50 % des indemnités et prestations servies aux victimes d'accidents du travail et de maladie professionnelles » s'inscrit dans un dispositif plus complexe, associant dépenses fiscales et niches sociales. Il est prévu :
• Pour les indemnités journalières (IJ) servies aux victimes d'accidents du travail et de maladies professionnelles (AT/MP), une exonération au titre de l'impôt sur le revenu à hauteur de 50 % des indemnités versées et l'application d'un taux de CSG à 6,2 % et de CRDS à 0,5 % ;
• Pour les rentes servies à ces mêmes personnes, une exonération totale d'impôts sur le revenu, de CSG et de CRDS.
L'exonération associée à la mission « Santé » est critiquée en tant qu'elle s'inscrit dans cette articulation. Selon le tome 2 du fascicule « Voies et moyens » annexé au projet de loi de finances, ce dispositif vise à aider les personnes allocataires d'indemnités et de rentes pour accidents du travail ou maladies professionnelles. Le « rapport Guillaume » juge que cette différence de traitement entre les indemnités et les rentes crée une situation inéquitable. Cette dépense fiscale bénéficiait à 2,8 millions de ménages en 2010.
II. LE PROGRAMME 204 : « PRÉVENTION, SÉCURITÉ SANITAIRE ET OFFRE DE SOINS »
Comme on l'a vu plus haut, le programme 204 « Prévention, sécurité sanitaire et offre de soins » aura pour principale finalité, en 2012, de rendre matériellement possible la réforme du système de sécurité sanitaire du médicament et des produits de santé . Ainsi, dans la perspective de la création de la nouvelle ANSM, substituée à l'AFSSAPS, les crédits du programme ont été relevés de 148,4 millions d'euros en AE et CP afin de permettre le financement exclusif de l'AFSSAPS, du CeNGEPS et des CPP par dotation de l'État . Le programme bénéficie également de transferts de crédits à hauteur de 2,1 millions d'euros dans le cadre de la recentralisation sanitaire et de 0,16 million d'euros , pour prendre en compte l'élargissement des compétences du CNG.
L'exercice 2012 devrait également être marqué par une reprise des travaux relatifs à la préparation de la seconde loi de santé publique . La loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique a posé les fondements de cette politique, en précisant que « la Nation définit sa politique de santé selon des objectifs pluriannuels » et qu'il appartient à la loi d'en définir tous les cinq ans les objectifs. La rédaction de la seconde loi de santé publique avait débuté dès 2010. Toutefois, en réponse au questionnaire budgétaire adressé par votre rapporteur spécial, le Gouvernement a indiqué que le calendrier parlementaire ne permettait pas « d'envisager un débat et un vote au cours de la présente législature » et que ces travaux pourraient « reprendre après les échéances électorales de 2012, en fonction des orientations gouvernementales. » La direction générale de la santé (DGS) a cependant poursuivi la réflexion en élaborant un projet de stratégie nationale de santé 2011-2015 qui constitue un instrument de mise en oeuvre de la politique nationale de santé. Cette stratégie, qui fait encore l'objet d'une large concertation, identifie cinq axes stratégiques à conduire dans le domaine de la santé :
- prévenir et réduire les inégalités de santé dès les premiers âges de la vie ;
- anticiper et accompagner le vieillissement de la population ;
- maîtriser et réduire les risques pour la santé ou l'autonomie ;
- se préparer face aux crises sanitaires ;
- adapter le système de santé aux besoins sanitaires et aux enjeux d'efficience.
* *
*
Le programme 204 comporte neuf actions dont trois, l'action 17 « Qualité, sécurité des gestion des produits de santé et du corps humain », l'action 18 « Projets régionaux de santé » et l'action 19 « Modernisation de l'offre de soins », regroupent plus de 67 % des crédits .
Récapitulation des crédits du programme par action
(en millions d'euros)
|
Numéro et intitulé de l'action |
AE |
CP |
|||
|
LFI 2011 |
PLF 2012 |
LFI 2011 |
PLF 2012 |
||
|
11 |
Pilotage de la politique de santé publique |
86,08 |
83,89 |
86,10 |
83,89 |
|
12 |
Accès à la santé et éducation à la santé |
31,65 |
31,63 |
31,66 |
31,63 |
|
13 |
Prévention des risques infectieux et des risques liés aux soins |
9,29 |
9,67 |
9,29 |
9,67 |
|
14 |
Prévention des maladies chroniques et qualité de vie des malades |
69,52 |
66,84 |
69,56 |
66,84 |
|
15 |
Prévention des risques liés à l'environnement, au travail et à l'alimentation |
19,59 |
21,63 |
19,39 |
21,63 |
|
16 |
Réponse aux alertes et gestion des urgences, des situations exceptionnelles et des crises sanitaires |
21,30 |
27,26 |
21,30 |
27,26 |
|
17 |
Qualité, sécurité et gestion des produits de santé et du corps humain |
13,33 |
161,36 |
13,43 |
161,36 |
|
18 |
Projets régionaux de santé |
189,36 |
182,46 |
189,36 |
182,46 |
|
19 |
Modernisation de l'offre de soins |
143,49 |
153,76 |
143,49 |
153,76 |
|
P. 204 |
Prévention, sécurité sanitaire et offre de soins |
583,61 |
738,50 |
583,58 |
738,50 |
Source : projet annuel de performances pour 2012 de la mission « Santé »
Comme on l'a vu plus haut, une analyse plus fine des coûts du programme 204 implique également de tenir compte des crédits inscrits au programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances », qui assure le financement des fonctions support. Pour 2012, le coût complet du programme 204 s'élève en fait à 809,50 millions d'euros , soit 9,6 % de plus que les crédits prévus par le projet de loi de finances.
Votre rapporteur spécial a déjà mis en évidence l'importance des opérateurs sanitaires et des ARS dans la mise en oeuvre de ce programme. Les crédits qui leur sont accordés représentent 95 % des crédits en AE et CP rattachés à celui-ci .
L'analyse du programme 204 ne procède pas à un recensement exhaustif des crédits demandés pour 2012, dont la justification au premier euro figure dans le projet annuel de performances de la mission. En effet, votre rapporteur spécial a souhaité concentrer son analyse tout à la fois sur les évolutions les plus significatives et sur les postes de dépenses les plus importants de ce programme.
A. LES ARS : UNE INFORMATION À AMÉLIORER
L' action 18 « Projets régionaux de santé » du programme 204 regroupe la dotation globale allouée aux agences régionales de santé (ARS) au titre de leurs dépenses d'intervention relevant de la prévention et de la sécurité sanitaire, soit 182,46 millions d'euros en 2012. Cette dotation représente 24,7 % des crédits du programme 204.
Les ressources perçues par les ARS au titre des actions relevant de la prévention, de la promotion de la santé et de la veille sanitaire et sécurité sanitaires se composent également d'une contribution de l'assurance maladie et, le cas échéant, d'autres recettes affectées, telles que les subventions versées par les collectivités territoriales. Ainsi, le projet de loi de financement de la sécurité sociale pour 2012 prévoit une contribution des régimes obligatoires d'assurance maladie de 40 millions d'euros .
1. La création récente des ARS
La loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) a prévu la création des agences régionales de santé (ARS). Celles-ci sont destinées à renforcer l'efficacité du système de santé en regroupant, au niveau de chaque région, l'ensemble des compétences nécessaires à la coordination des différentes composantes de la politique de santé.
Les compétences des ARS sont ainsi plus larges que celles des anciennes agences régionales de l'hospitalisation (ARH) puisqu'elles regroupent la gestion du système de soins, la veille et la sécurité sanitaires, la prévention, la gestion du risque et le secteur médico-social. La transversalité de leurs missions a pour but de décloisonner les secteurs ambulatoire, hospitalier et médico-social.
Les ARS ont ainsi vocation à regrouper sept entités pré-existantes : les directions départementales (DDASS) et régionales (DRASS) des affaires sanitaires et sociales, pour l'Etat ; l'union régionale des caisses d'assurance maladie (URCAM) et les caisses régionales d'assurance maladie (CRAM), pour l'assurance maladie ; enfin, au titre des organismes communs à l'Etat et à l'assurance maladie, les ARH, les missions régionales de santé (MRS) et les groupements régionaux de santé publique (GRSP).
La loi HPST avait prévu que la création effective des ARS devait intervenir au plus tard le 1 er juillet 2010 . Or, dès l'automne 2009, les 36 « préfigurateurs » des ARS ont été nommés en conseil des ministres et la mise en place des agences a été effective dès le mois d'avril 2010.
2. Les implications budgétaires pour la mission « Santé »
L'article 118 de la loi HPST prévoit que les ressources des agences sont constituées par :
« 1° Une subvention de l'État ;
« 2° Des contributions des régimes d'assurance maladie ;
« 3° Des contributions de la Caisse nationale de solidarité pour l'autonomie pour des actions concernant les établissements et services médico-sociaux ;
« 4° Des ressources propres, dons et legs ;
« 5° Sur une base volontaire, des versements de collectivités territoriales ou d'autres établissements publics ».
S'agissant de la subvention versée par l'État, la mise en place des ARS s'est accompagnée, comme cela a été développé précédemment, d'évolutions dans la construction budgétaire des programmes de la mission « Santé » , en particulier le programme 204 :
- tout d'abord, l'ensemble des moyens de fonctionnement des vingt-six agences ont été regroupés dans le programme 124 « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » de la mission « Solidarité, insertion et égalité des chances ». Ce regroupement permet d'abonder les agences sous la forme d'une subvention globale reprenant les crédits des anciennes directions départementales et régionales des affaires sanitaires et sociales. Elle s'élève pour 2012 à 561,18 millions d'euros , contre 551,98 millions d'euros en 2011.
- cette subvention de fonctionnement ne comprend cependant pas les crédits d'intervention qui sont délégués globalement et en cours d'année aux ARS à partir du programme. Pour 2012, le montant global des crédits inscrits sur cette action s'élève à 182,46 millions d'euros , contre 189,36 millions d'euros en 2011.
3. Un suivi des crédits des ARS à améliorer
Votre rapporteur spécial insiste sur la nécessité de renforcer l'information sur les crédits destinés aux ARS . La globalisation des crédits d'intervention des agences - auparavant dispersés entre les différentes actions du programme 204 - a pour finalité d'assurer aux ARS une certaine autonomie, celles-ci étant libres de définir les dispositifs qu'elles financent. Toutefois, cela ne saurait conduire à une moindre information du Parlement sur l'utilisation des crédits qui leurs sont affectés . C'est pourquoi, il apparaît indispensable de disposer :
1) en amont, au moment de l'examen du projet de loi de finances initiale, d'une information consolidée sur les crédits destinés aux ARS (dotation de l'assurance maladie, dotation de l'État à travers la mission « Solidarité » et la mission « Santé »), ainsi que sur les éléments ayant conduit à la fixation de ces montants pour l'année N+1 ;
2) en aval, au moment de l'examen du projet de loi de règlement, d'un suivi de la consommation des crédits d'intervention des ARS par grand axe de santé publique.
Le questionnaire budgétaire adressé par votre rapporteur spécial visant à connaître les crédits globaux alloués aux ARS est resté sans réponse sur ce point.
B. UNE FORTE AUGMENTATION DES CRÉDITS DESTINÉS À LA FORMATION MÉDICALE
1. Un versement de 2 millions d'euros prévu au titre de la formation médicale continue
Une dotation de 2 millions d'euros est, tout d'abord, prévue au profit du nouveau dispositif de développement professionnel continu (DPC) introduit par la loi HPST.
Auparavant, le financement de la formation médicale continue (FMC) prenait la forme d'une dotation versée au Conseil national de l'ordre des médecins (CNOM) qui gérait les ressources des conseils nationaux de formation médicale continue (locaux, personnels, indemnisation des membres des conseils, le cas échéant).
La dotation consacrée à la formation médicale continue a été diminuée continument de 2009 à 2011 : elle a avait été réduite en 2011 d'un million d'euros par rapport à 2010 et de 1,6 million d'euros par rapport à 2009. Toutefois, cette dotation est aujourd'hui stabilisée à 2 millions d'euros .
2. Une subvention de 6,1 millions d'euros prévue pour « l'année recherche »
Les crédits prévus pour le financement de « l'année recherche » constituent le deuxième poste de dépenses en vue de la formation médicale. Ils s'élèvent à 6,1 millions d'euros en 2012, comme en 2011 .
Cette « année recherche » permet aux étudiants les mieux classés de l'internat d'effectuer une année de recherche médicale ou biomédicale financée par l'État dans le cadre d'un master. Le nombre d'internes pouvant en bénéficier est fixé par arrêté conjoint des ministres chargés de la santé, de l'éducation nationale et du budget. Les crédits alloués pour 2012 devraient permettre de financer 180 postes, pour un coût moyen de l'année de recherche de 33 682 euros.
3. Les crédits consacrés à la formation médicale des internes (126,16 millions d'euros) en forte hausse pour la quatrième année consécutive
a) Des sous-budgétisations qui avaient entraîné la formation de dettes
La troisième dépense - et de loin la plus importante d'un point de vue budgétaire - est celle de la formation médicale initiale des internes. Elle correspond à la rémunération des internes de spécialité durant les stages que ceux-ci peuvent effectuer dans des organismes extrahospitaliers ou dans des cabinets libéraux, ainsi qu'aux indemnités de maîtres de stages perçues par les praticiens libéraux.
Le ministère de la santé n'a guère de latitude dans la gestion de ces crédits : sa seule marge de manoeuvre éventuelle est la gestion des reports d'une année sur l'autre des remboursements, en cas d'insuffisance trop importante des moyens pour être comblée par redéploiement au sein du programme sur une seule année budgétaire.
Or, au cours des exercices passés, les crédits consommés se sont parfois révélés supérieurs aux prévisions. A cet égard, le rapport sur l'exercice 2007 du contrôleur budgétaire et comptable ministériel (CBCM) relevait que « l'exécution continue [...] d'être soumise aux aléas de l' insoutenabilité chronique de certaines dépenses , comme celles relatives à [...] la formation médicale . Cette insoutenabilité est à mettre en relation avec les difficultés que rencontre le ministère pour apporter une justification solidement argumentée sur les besoins exprimés lors des travaux de budgétisation ».
En 2008, l'insuffisance de financement cumulée, au titre de la formation médicale, s'élevait à 17,3 millions d'euros.
b) Une réévaluation des crédits annoncée devant votre commission des finances en juillet 2008 qui se concrétise pour la quatrième année consécutive
Interrogée sur ce point par le président Jean Arthuis, lors de l'audition relative à l'exécution 2007 4 ( * ) , la ministre de la santé et des sports, alors Roselyne Bachelot-Narquin, avait précisé que des efforts importants avaient été accomplis en 2007 pour pallier les insuffisances de crédits affectant, en particulier, les stages extrahospitaliers. Elle avait ajouté que de nouveaux abondements en gestion étaient envisagés afin de résorber la dette, qui devait s'établir à 7 millions d'euros à la fin de l'année 2008.
Votre rapporteur spécial constate en effet une augmentation continue des crédits affectés à la formation médicale des internes au cours des dernières années. Cette hausse se poursuit en 2012 puisque 126,16 millions d'euros sont prévus au titre de celle-ci , contre 115,3 millions d'euros en 2011.
Cette réévaluation des crédits semble avoir porté ses fruits, puisque depuis 2010, il n'y a plus de dette concernant l'ensemble du dispositif de formation médicale initiale .
L'indemnisation des stagiaires
(en euros)
|
Nombre stagiaires |
coût moyen par stage |
coût total |
|
|
Externes de 4ème ou 5ème année (2ème cycle) effectuant un stage de sensibilisation à la médecine générale (2 mois) |
6 660 |
492 |
3 275 000 |
|
Internes de médecine générale réalisant un stage obligatoire chez un médecin généraliste agréé (6 mois) |
3 500 |
17 500 |
61 250 000 |
|
Internes de médecine générale réalisant un stage de 6ème semestre soit en médecine générale ambulatoire soit en structure médicale agréée (6 mois) |
1.361 |
17 655 |
24 028 455 |
|
Internes de spécialité effectuant des stages au sein d'organismes extrahospitaliers agréés ou des laboratoires agréés de recherche (6 mois) |
410 |
19 060 |
7 814 600 |
|
Total des indemnités stagiaires pour 2012 |
11 931 |
8 077 € |
96 368 055 |
Source : ministère du travail, de l'emploi et de la santé
III. LE PROGRAMME 183 : « PROTECTION MALADIE »
Le programme 183 « Protection maladie » rassemble 638 millions d'euros répartis en trois actions visant à assurer, en complément des politiques de sécurité sociale, un effort de la solidarité nationale en faveur de l'accès aux soins et de l'indemnisation des publics les plus défavorisés.
Récapitulation des crédits du programme par action
( en millions d'euros )
|
Numéro et intitulé de l'action |
AE |
CP |
|||
|
LFI 2011 |
PLF 2012 |
LFI 2011 |
PLF 2012 |
||
|
01 |
Accès à la protection maladie complémentaire |
0,00 |
0,00 |
0,00 |
0,00 |
|
02 |
Aide médicale de l'Etat |
588,00 |
588,00 |
588,00 |
588,00 |
|
03 |
Fonds d'indemnisation des victimes de l'amiante |
50,00 |
50,00 |
50,00 |
50,00 |
|
P. 183 |
Protection maladie |
638,00 |
638,00 |
638,00 |
638,00 |
Source : projet annuel de performances pour 2012 de la mission « Santé »
Le schéma de déversement analytique fait apparaître une contribution du programme « Conduite et soutien des politiques sanitaires, sociales, du sport, de la jeunesse et de la vie associative » , inscrit sur la mission « Solidarité, insertion et égalité des chances », qui s'élève à 3,53 millions d'euros . Ainsi, le coût complet du programme 183 s'élève en 2012 à 641,53 millions d'euros , soit 0,5 % de plus que les crédits prévus en projet de loi de finances pour 2012.
A. L'AME : UNE RECHERCHE D'ÉCONOMIES EN CONTRADICTION AVEC LA VOCATION DU DISPOSITIF
1. L'accès aux soins des étrangers en situation irrégulière : un double objectif humanitaire et de santé publique
Instauré par la loi n° 99-641 du 27 juillet 1999 portant création d'une couverture maladie universelle, l'aide médicale d'État (AME) est un dispositif de prise en charge des soins des étrangers en situation irrégulière. L'AME répond à un double objectif humanitaire et de santé publique . Il a tout d'abord vocation à fournir un accès aux soins à des personnes situées dans une situation précaire ; mais il vise également à éviter la propagation de maladies transmissibles. Ce dispositif est financé par des crédits portés par l'action « Aide médicale d'État » du programme à hauteur de 588 millions d'euros .
2. Une stabilisation des crédits de l'AME en 2012
a) Un effort d'assainissement mené depuis 2008
Les crédits destinés à assurer le financement de l'aide médicale de l'État (AME), qui ont longtemps été sous-évalués, ont connu une revalorisation importante depuis 2008 : ces crédits ont ainsi été portés de 233,48 millions d'euros en 2007 à 413 millions en 2008, à 490 en 2009 et à 535 millions en 2010.
D'autre part, les dettes dues à la Sécurité sociale au titre du financement de l'aide médicale de l'Etat ont été progressivement apurées. Ainsi, ces dettes, qui représentaient 920 millions d'euros au 31 décembre 2006, ont été remboursées en octobre 2007 .
Une dette s'est néanmoins reconstituée à hauteur de 264 millions d'euros en 2007, pour s'élever à 278 millions d'euros à la fin de l'année 2008. Malgré la forte augmentation des dépenses d'AME de droit commun en 2009 (+ 13,3%), l'augmentation de la dotation initiale 2009 (+ 77 millions d'euros), les redéploiements internes au programme 183 (10 millions d'euros) et l'ouverture de crédits supplémentaires en loi de finances rectificative pour 2009 (378 millions d'euros) ont permis de couvrir la totalité des dépenses de 2009 (540 millions d'euros) et d'apurer la dette enregistrée à fin de l'année 2008 (278 millions d'euros). Un trop versé a même été enregistré en fin d'exercice.
b) Une nouvelle revalorisation en 2011 stabilisée en 2012
Pour éviter de renouer avec ces sous-budgétisations récurrentes les crédits ont fait l'objet d'une nouvelle réévaluation significative en 2011 pour être portés à 588 millions d'euros . Cette dotation est maintenue pour 2012 ; toutefois, fait nouveau, celle-ci intègre désormais le produit du droit de timbre payé annuellement par les bénéficiaires de l'AME . La loi n° 2010-1657 du 29 décembre 2010 de finances pour 2011 prévoit que les dépenses d'AME supportées par la CNAM sont désormais prises en charge par le Fonds national de l'aide médicale de l'État (FNAME), dont les recettes sont constituées du produit de droit de timbre 5 ( * ) acquitté annuellement par chaque bénéficiaire majeur ainsi que de la dotation du programme 183 « Protection maladie ». Le crédit de l'action 2 « Aide médicale de l'État » du programme 183 sont ventilés de la manière suivante :
- 543 millions d'euros pour le financement de l'AME « de droit commun » . Ces crédits permettent le remboursement des dépenses avancées par la caisse nationale d'assurance maladie des travailleurs salariés (CNAM) pour les soins des bénéficiaires de cette prestation, c'est-à-dire des personnes étrangères en situation irrégulière disposant de faibles ressources et résidant en France depuis plus de trois mois de manière ininterrompue ;
- 40 millions d'euros pour les soins urgents . Il s'agit d'une dotation forfaitaire versée à la CNAM au titre des dépenses de soins urgents des étrangers résidant en France en situation irrégulière mais ne justifiant pas d'une résidence ininterrompue de plus de trois mois. Cette dotation est constante depuis 2008 ;
- 5 millions d'euros pour les autres dispositifs AME , dont 2 millions d'euros pour l'AME « humanitaire », destinés au remboursement direct et ponctuel de prises en charge exceptionnelles, sur décision du ministre en charge de la santé, de personnes françaises ou étrangères présentes sur le territoire national mais ne résidant pas en France.
c) Une rationalisation attendue des dépenses d'AME
Les dépenses d'AME de droit commun progressaient sur un rythme comparable à celui des dépenses d'assurance maladie, jusqu'à ce qu' une forte augmentation de ces dépenses ait été constatée en 2009 (+ 13,3 %) , correspondant à plus de 60 millions d'euros de dépenses supplémentaires d'une année sur l'autre.
Selon le ministère chargé de la santé, cette évolution s'expliquerait, pour moitié, par la hausse du nombre des bénéficiaires de l'AME qui est passé de 202 503 à 215 763 entre décembre 2008 et décembre 2009, soit une augmentation de 6,5 %.
Toutefois, l'augmentation des dépenses d'AME était surtout significative dans les établissements de santé (+ 14,9 % en 2009) qui concentraient 70 % des dépenses d'AME. Une des explications possibles de cette tendance résidait dans le passage à la tarification à l'activité, contraignant certains établissements de santé à utiliser le tarif journalier de prestation appliqué aux bénéficiaires de l'AME, propre à chaque établissement, comme un moyen de desserrer la nouvelle contrainte budgétaire qui s'imposait à eux. Par suite, conformément aux préconisation retenues dans le rapport de la mission commune de l'inspection générale des affaires sociales (IGAS) et de l'inspection générale des finances (IGF) de 2010 relatif à l'augmentation des dépenses d'AME, une réforme de la tarification des prestations hospitalières a été adoptée dans le cadre de la loi n° 2011-900 du 29 juillet 2011 de finances rectificatives pour 2011. Pour les prestations en médecine, chirurgie et obstétriques qui seront réalisées à compter du 1 er décembre 2011 en direction des bénéficiaires de l'AME, les modalités de tarification seront désormais quasi-analogues à celles retenues pour les assurés sociaux de droit commun : le montant facturé reposera à 80 % sur les tarifs nationaux appliqués pour la tarification à l'activité des hôpitaux (T2A) et à 20 % sur le tarif journalier de prestation.
Sans conséquence pour les prestations de soins offertes aux bénéficiaires de l'AME, votre rapporteur spécial estime que cette mesure de rationalisation était opportune . En effet, celle-ci permet une réduction tendancielle des dépenses d'AME à hauteur de 129 millions d'euros en 2012 . Par ailleurs, votre il se félicite que l'État compense l'impact financier de cette mesure pour les hôpitaux à hauteur de 76 millions d'euros environ en 2012 . Il est en effet nécessaire de permettre aux hôpitaux qui accueillent un nombre important de patients bénéficiaires de l'AME de faire face à une diminution de leurs recettes. L'économie nette budgétaire attendue dès 2012 s'élève à 53 millions d'euros.
d) Des mesures d'économies médiocres pour un effet sanitaire et humanitaire regrettable
Votre rapporteur spécial regrette toutefois que toutes les réformes de l'AME n'aient pas été menées avec autant de discernement . En effet, de nombreuses mesures adoptées dans la période récente n'ont permis que de faibles économies tout en ayant des conséquences tout à fait regrettables en termes d'accès au dispositif.
Tout d'abord, la loi n° 2010-1657 du 29 décembre 2010 de finances pour 2011 a prévu la mise en place d'un panier de soins des bénéficiaires de l'AME. Ainsi, sont désormais exclues la prise en charge de certains actes, produits et certaines prestations (cures thermales, assistance médicale à la procréation) ; par ailleurs, a été prévue la mise en place d'un agrément préalable pour les soins hospitaliers programmés coûteux . Ces dernières mesures ne permettent une minoration de la progression tendancielle des dépenses d'AME en 2012 qu'à hauteur de 3 millions d'euros , alors même que la restriction de l'accès aux soins des étrangers en situation irrégulière est inacceptable d'un point de vue humanitaire. De plus, celle-ci est en contradiction avec la nécessité de traiter au plus vite des malades porteurs de maladies potentiellement contagieuses, dont la prise en charge tardive par des dispositifs d'urgence ne peut que s'avérer plus coûteuse. Il convient par ailleurs de rappeler que le rapport sur la gestion de l'AME réalisé conjointement par l'IGAS et l'IGF en 2007 avait qualifié d'« irréaliste » la définition d'un panier de soins , rappelant à cet égard que le dispositif ne couvre pas de soins « de confort ».
Enfin, un droit de timbre de 30 euros a été institué, que tout bénéficiaire majeur doit acquitter annuellement. La recette supplémentaire est estimée à 5 millions d'euros en année pleine. Votre rapporteur spécial estime que cette mesure est loin d'être symbolique et est bien de nature à restreindre l'accès à un dispositif institué au profit de personnes défavorisées , et ce pour une économie budgétaire médiocre.
Ainsi, de telles restrictions écartent le dispositif de sa vocation initiale, consistant à offrir un accès complet aux soins aux étrangers en situation irrégulière.
B. UN FONDS « CMU-C » À L'ÉQUILIBRE FINANCIER INCERTAIN
1. Le Fonds « CMU-c » ne recevra pas de subvention de l'Etat malgré une nouvelle revalorisation de l'aide à l'acquisition d'une complémentaire santé
L' action 1 « Accès à la protection maladie complémentaire » du programme 183 retrace la contribution d'équilibre versée par l'État au Fonds de financement de la protection complémentaire de la couverture universelle du risque maladie (CMU-c).
Celle-ci a connu une forte baisse au cours des années passées : 660,58 millions d'euros en 2005 ; 323,53 millions en 2006 ; 114,66 millions en 2007 et 50 millions en 2008.
L'année 2009 a marqué une nouvelle étape dans ce processus puisqu'aucune subvention de l'État n'a été prévue pour alimenter le Fonds de financement de la CMU-c. Cette évolution, qui découlait des mesures prévues par l'article 12 du projet de loi de financement de la sécurité sociale pour 2009, était permise par la mise à contribution, à hauteur d'un milliard d'euros, des organismes complémentaires, au financement du Fonds. Cette contribution a été transformée en taxe 6 ( * ) par la loi de finances pour 2011. Son rendement serait de 1 940 millions d'euros en 2011 et devrait atteindre, en 2012, 2 017 millions d'euros selon le tome I du fascicule « Voies et moyens ».
Pour 2012, la dotation prévue est nulle, comme en 2009, 2010 et 2011 .
2. Une nouvelle revalorisation de l'aide à l'acquisition d'une complémentaire santé
a) Des revalorisations récentes qui ont accru l'attractivité du dispositif
La loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie (article L. 863-1 du code de la sécurité sociale) a créé, à compter du 1 er janvier 2005, un crédit d'impôt au titre des contrats d'assurance complémentaire de santé individuels, en faveur des personnes modestes dont les ressources sont comprises entre le plafond de la couverture maladie universelle (CMU) complémentaire et ce même plafond majoré de 15 %. Ce dispositif est financé par le Fonds « CMU-c ».
|
Couverture maladie universelle (CMU), couverture maladie universelle complémentaire (CMU-c), aide à l'acquisition d'une complémentaire santé (ACS)
La CMU de base permet à toute personne résidant en France de manière stable et régulière et qui ne peut ouvrir des droits à un autre titre de bénéficier des prestations en nature du régime général . Elle est gérée par les caisses primaires d'assurance maladie. En fonction de ses revenus, l'intéressé peut être redevable d'une cotisation. La CMU de base est gratuite pour les bénéficiaires de la CMU-complémentaire ou de l'ACS.
La CMU-c est une protection gratuite et complémentaire à la sécurité sociale pour les personnes disposant de faibles ressources financières. Les prestations sont prises en charge à 100 % et sans avance des frais, sachant que les professionnels de santé doivent respecter les tarifs opposables, les dépassements d'honoraires étant interdits.
L'ACS vise à éviter les effets de seuils créés par le dispositif de la CMU-c, en aidant financièrement ceux dont les ressources sont légèrement supérieures au plafond de la CMU-c à acquérir une assurance complémentaire santé de droit commun. L'aide est différenciée selon l'âge du bénéficiaire et représente environ la moitié du coût moyen des contrats aidés. |
La montée en charge du dispositif s'est avérée lente et difficile à ses débuts. C'est pourquoi, plusieurs mesures ont été prises afin d'en renforcer l'attractivité :
- le montant de l'aide a dans un premier temps été substantiellement revalorisé au 1 er janvier 2006 ;
- le plafond de ressources ouvrant droit à l'ACS a ensuite été réévalué à compter du 1 er janvier 2007 au niveau du plafond de la CMU complémentaire majoré de 20 % , au lieu de 15 % précédemment ;
- la loi HPST a, quant à elle, augmenté le montant de l'ACS pour les personnes âgées de plus de 60 ans et a créé une nouvelle tranche d'attribution pour les personnes âges de 50 à 59 ans ;
- la loi de finances pour 2010 a, enfin, doublé l'aide pour les jeunes âgés de 16 à 24 ans .
Montant de l'aide pour une complémentaire
santé applicable
à compter du 1
er
janvier
2010
|
Age du bénéficiaire |
Montant de l'aide |
|
Moins de 16 ans |
100 euros |
|
De 16 à 49 ans |
200 euros |
|
De 50 à 59 ans |
350 euros |
|
60 ans et plus |
500 euros |
Source : projet annuel de performance pour 2012 de la mission « Santé »
La revalorisation du plafond de ressources de l'ACS en 2007 s'est traduite par une augmentation mécanique du nombre de bénéficiaires du dispositif. Cette hausse s'est poursuivie en 2008 et en 2009, comme le montre le tableau suivant.
Évolution du nombre de bénéficiaires de l'ACS*
|
2005 |
2006 |
2007 |
2008 |
2009 |
|
|
Nombre de bénéficiaires |
177 710 |
240 664 |
329 669 |
442 283 |
501 681 |
* Ayant utilisé leur attestation auprès d'un organisme complémentaire.
Source : projet annuel de performances pour 2011 de la mission « Santé »
b) De nouvelles revalorisations des plafonds de ressources étalées jusqu'en 2012
L'article 27 de la loi n° 2010-1594 du 20 décembre 2010 de financement de la sécurité sociale pour 2011 avait prévu une nouvelle revalorisation du dispositif en proposant de relever le plafond de ressources de l'aide à l'acquisition d'une complémentaire santé . Ainsi, celui-ci est passé de 20 % à 26 % du plafond de ressources retenus pour la CMU-c en 2011. Le plafond est de nouveau relevé en 2012 de 26 % à 30 % .
Selon l'étude annexée au projet de loi de financement de la sécurité sociale pour 2011, le relèvement du plafond de ressources permettrait à 294 000 bénéficiaires supplémentaires d'intégrer le dispositif d'ici 2013. Le coût de cette mesure a été évalué, tant pour le Fonds « CMU-c » que pour la CNAM, à 23 millions d'euros en 2011, 64 millions en 2012 et 82 millions en 2013 et en 2014.
Plafonds de ressources pour l'attribution de l'ACS applicables à compter du 1 er juillet 2011
|
Nombre de personnes composant le foyer |
Plafond annuel en France métropolitaine |
Plafond annuel dans les départements d'outre-mer |
|
1 personne |
9 732 euros |
10 898 euros |
|
2 personnes |
14 688 euros |
15 249 euros |
|
3 personnes |
20 563 euros |
18 298 euros |
|
4 personnes |
20 563 euros |
21 348 euros |
|
5 personnes |
24 479 euros |
27 245 euros |
|
Au-delà de 5 personnes, par personne supplémentaire |
+ 3 916,68 euros |
+ 4 359,27 euros |
Source : Fonds « CMU-c »
Le nombre d'attestations ACS attribuées continuerait donc de croître pour atteindre 770 000 en 2011 (+18 %) et 870 000 en 2012 (+13 %) , pour un taux de 83 % d'utilisateurs de l'attestation .
3. Une situation financière du Fonds « CMU-c » incertaine
Votre rapporteur spécial ne peut que souscrire à une ouverture de l'ac cès à la couverture complémentaire (6 % de la population restant sans couverture complémentaire) et au maintien des titulaires de minima sociaux dans le dispositif d'ACS . La revalorisation quinquennale de l'allocation de solidarité aux personnes âgées (ASPA) et de l'allocation aux adultes handicapés (AAH) conduit en effet à la sortie du dispositif des bénéficiaires de ces minima.
Cet élargissement trouve aujourd'hui une nouvelle justification dans la suppression totale de l'exonération de taxe spéciale sur les conventions d'assurance, dont bénéficiaient les contrats solidaires et responsables , par la loi n° 2011-1117 du 19 septembre 2011 de finances rectificatives pour 2011. En effet, cette suppression pourrait être répercutée sur le prix des contrats des complémentaires santé .
Votre rapporteur spécial attire néanmoins l'attention sur l'incertitude qui entoure à ce jour la situation financière du Fonds « CMU-c » . En effet, celle-ci est assez difficile à appréhender :
- les dépenses du fonds devraient s'accroître en raison des dispositions du PLFSS pour 2011, mais également de la crise économique qui a un effet différé sur le nombre de bénéficiaires de la CMU-c et de l'ACS, ainsi qu'en raison de la montée en charge des deux revalorisations de l'ACS prévues par la loi HPST et la loi de finances pour 2010 ;
- le rendement de la taxe de solidarité additionnelle due par les organismes complémentaires sur le montant hors taxe des primes ou cotisations d'assurance de protection complémentaire santé, qui assure le financement du Fonds « CMU-c », pourrait diminuer au cours de l'année 2012 . En effet, l'évolution de l'assiette de la taxe a fortement ralenti en 2011, augmentant de seulement 2,6 % contre 3,6 % en 2010. Le projet annuel de performance pour 2012 de la mission « Santé » explique ce ralentissement par « l'application nouvelle d'un taux réduit de 3,5 % de taxe sur les conventions d'assurance aux contrats d'assurance maladie complémentaire « solidaires et responsables » qui en étaient exonérés jusqu'à fin 2010. » Intuitivement, la hausse des prix provoquée par cette modification de la fiscalité a pu effectivement réduire le nombre de conventions d'assurance « solidaires et responsables » souscrits . Par conséquent, la suppression totale de cette exonération par la loi n° 2011-1117 du 19 septembre 2011 de finances rectificatives pour 2011 précitée pourrait à nouveau peser sur l'assiette de la taxe de solidarité additionnelle et invalider l'hypothèse de croissance de cette dernière de 4,1 % retenue par le Gouvernement .
Le Fonds « CMU-c » pourrait ainsi être confronté dès 2012 à un « effet de ciseau », voyant ses dépenses croître plus rapidement que ses ressources, laissant planer un doute quant à son équilibre financier à moyen terme .
C. UNE PARTICIPATION STABLE DE L'ÉTAT AU FONDS D'INDEMNISATION DES VICTIMES DE L'AMIANTE
1. Une dotation de l'État stable, mais une subvention de l'assurance maladie en baisse
Une contribution de l'État de 50 millions d'euros est prévue au profit du Fonds d'indemnisation des victimes de l'amiante (FIVA). Elle est inscrite sur l'action 3 du programme 183.
Le FIVA a été institué par l'article 53 de la loi de financement de la sécurité sociale pour 2001, afin de procéder à la réparation intégrale des préjudices subis par les personnes ayant obtenu la reconnaissance d'une maladie professionnelle occasionnée par l'amiante ou par les personnes ayant été directement exposées à l'amiante.
Le Fonds bénéficie parallèlement d'une dotation de l'assurance maladie qui s'élève pour 2012 à 315 millions d'euros . La baisse de cette dotation de 25 millions d'euros par rapport à 2011 est permise par une réduction des charges d'indemnisations supportées par le Fonds.
2. Un déficit du FIVA absorbé un excédent cumulé toujours positif
En 2012, les dépenses du FIVA devraient s'élever à 450 millions d'euros , dont 441 millions d'euros au titre des indemnisations, provisions incluses. Les produits, quant à eux, s'élèveraient à 416 millions d'euros. Par conséquent, le Fonds afficherait un déficit de 34 millions d'euros ; toutefois, l'excédent cumulé du FIVA demeure positif, lui permettant de présenter un résultat net cumulé au 31 décembre 2012 s'établissant à 131 millions d'euros .
Les comptes du FIVA
(en millions d'euros)
|
2009 |
2010 |
2011 (p) |
2012 (p) |
|
|
Charges |
424 |
465 |
535 |
450 |
|
Indemnisations |
418 |
456 |
525 |
441 |
|
Autres charges |
6 |
9 |
10 |
9 |
|
Produits |
418 |
430 |
441 |
416 |
|
Contribution CNAM |
315 |
315 |
340 |
315 |
|
Contribution Etat |
48 |
48 |
50 |
50 |
|
Autres produits |
55 |
67 |
51 |
51 |
|
Résultat net |
- 6 |
- 35 |
- 94 |
- 34 |
|
Résultat cumulé |
294 |
259 |
165 |
131 |
Source : rapport annuel de performance pour 2010 de la mission « Santé »
Les documents annexés au PLFSS pour 2012 soulignent que l'année 2010 a permis un rattrapage partiel du retard constaté les années antérieures, en matière d'instruction des demandes d'indemnisation. Celle-ci précise également que la réorganisation des services et des méthodes de travail ainsi que la mise en oeuvre d'un nouvel outil informatique n'étant pas encore finalisée en 2010, la résorption du retard est plus lente que prévue . Par conséquent, la prévision initiale de dépenses pour le FIVA, à hauteur de 600 millions d'euros, a été revue à la baisse pour 2011. Cela signifie toutefois qu'une montée en charge du Fonds est à prévoir dans les années à venir du fait de la résorption du retard de traitement des demandes d'indemnisation .
EXAMEN DE DES ARTICLES RATTACHÉS
ARTICLE 60 (Art. L. 426-1 [nouveau] du code des assurances, art. L. 1142-2, L. 1142-14, L. 1142-15, L. 1142-16, L. 1142-21, L. 1142-21-1 du code de la santé publique) - Création d'un dispositif de couverture mutualisé des risques exceptionnels de responsabilité civile des professionnels de santé exerçant à titre libéral
Commentaire : le présent article vise à créer un fonds de garanties ayant pour mission l'indemnisation des dommages médicaux d'un montant exceptionnel et financé par une nouvelle contribution prélevée sur l'ensemble des professionnels de santé exerçant à titre libéral.
I. UN DROIT EXISTANT N'ÉTANT QUE PARTIELLEMENT PARVENU À LIMITER L'INFLATION DES PRIMES D'ASSURANCE DES PROFESSIONNELS DE SANTÉ ET LAISSANT SUBSISTER DES « TROUS DE GARANTIE »
A. UNE CROISSANCE DES PRIMES D'ASSURANCE PAYÉES PAR LES PROFESSIONNELS DE SANTÉ...
1. Une offre de soins à risque croissant
Le marché de la responsabilité civile médicale comporte certaines spécificités qui peuvent expliquer le dynamisme des primes d'assurance dont doivent s'acquitter les professionnels de santé. Comme le souligne le rapport sur l'assurance responsabilité civile des professionnels de santé remis en février 2011 au ministre en charge de la santé par Gilles Johanet 7 ( * ) , la hausse des primes d'assurance est principalement imputable à une offre de soins à risque croissant et à une exigence accrue des patients .
Toutefois, cette tendance est essentiellement observée aujourd'hui pour les disciplines de santé à risque, soit la gynécologie-obstétrique, la chirurgie et l'anesthésie-réanimation. Entre 2004 et 2009, les primes émises pour ces disciplines ont connu une croissance de 59,6 % . Ces spécialités sont en effet exposées à des risques spécifiques. À cet égard, l'évolution à la hausse des primes d'assurance versées par les gynécologues-obstétriciens s'est intensifiée à la suite de la jurisprudence « Perruche », et ce d'autant que celle-ci n'a été que partiellement remise en cause par la loi. Ainsi, selon le Syndicat national des gynécologues obstétriciens de France (Syngof), la prime moyenne appliquée aux gynécologues-obstétriciens est passée de 22 000 à 25 000 euros entre 2010 et 2011 ; elle n'était que de 17 000 euros en 2006.
|
La jurisprudence « Perruche » Dans son arrêt « Perruche » 8 ( * ) , la Cour de cassation a jugé que « dès lors que les fautes commises [...] avaient empêché [la mère] d'exercer son choix d'interrompre sa grossesse afin d'éviter la naissance d'un enfant atteint d'un handicap, ce dernier peut demander la réparation du préjudice résultant de ce handicap et causé par les fautes retenues ». L'indemnisation susceptible d'être servie à l'enfant handicapé au titre de cette jurisprudence peut atteindre plusieurs millions d'euros dans la meure où elle est déterminée par les juges en fonction de l'espérance de vie de l'intéressé de l'ordre de soixante-dix ans. De ce fait, les sociétés d'assurances pouvaient justifier une augmentation conséquente des primes des gynécologues-obstétriciens. Afin d'éviter la multiplication des recours, l'article 1 er de la loi n° 2002-303 du 4 mars 2002 relative au droit des malades et à la qualité du système de santé, repris et modifié par la loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, a prévu que le préjudice subi par les seuls parents d'un enfant né avec un handicap non décelé pendant la grossesse à la suite d'une faute caractérisée était indemnisés, mais que « ce préjudice ne saurait inclure les charges particulières découlant, tout au long de la vie de l'enfant, de ce handicap ». Codifiées à l'article L. 114-5 du code de l'action sociale et des familles, ces dispositions « sont applicables aux instances en cours à la date d'entrée en vigueur de la loi n° 2002-303 du 4 mars 2002 ». Dès lors, le risque pour les gynécologues-obstétriciens de se voir condamner au versement d'indemnités exceptionnellement élevées s'en trouvait réduit . Toutefois, à la suite d'une condamnation de la France par la Cour européenne des droits de l'homme (CEDH) 9 ( * ) , la Cour de cassation, dans trois arrêts rendus le 24 janvier 2006, a jugé que « l'article 1 er de la loi du 4 mars 2002 méconnaissait l'article 1 er du premier protocole à la Convention, dès lors que le mécanisme de compensation forfaitaire du handicap, instauré par cette loi, était sans rapport raisonnable avec la créance de réparation intégrale à laquelle aurait pu prétendre l'enfant avant l'entrée en vigueur de la loi ». Il en ressort que la jurisprudence « Perruche » peut être invoquée pour toutes les naissances intervenues avant l'entrée en vigueur de la loi du 4 mars 2002, même en l'absence d'instance à cette date. Par conséquent, le risque inhérent à la responsabilité civile des gynécologues-obstétriciens n'a été que partiellement réduit , ces derniers pouvant encore être condamnés à de fortes indemnisations pour les personnes handicapées nées avant l'entrée en vigueur de la loi du 4 mars 2002. Également exposés à ce risque, les assureurs de ces praticiens ne sont pas incités à réduire le montant des primes d'assurance . |
Bien que seules les professions de santé à risque soient actuellement touchées par ces fortes hausses des primes d'assurance, le rapport Johanet souligne que cette tendance devrait se généraliser à l'ensemble des professionnels du secteur . À ce titre, le sinistre le plus important constaté à ce jour, s'élevant à 7,5 millions d'euros, concernait un médecin généraliste.
2. Un marché de la couverture d'assurance de la responsabilité civile médicale pour les risques élevés fortement concentré
Selon un rapport de 2009 de l'Autorité de Contrôle Prudentiel (ACP) portant sur les disciplines à risque, seules 15 sociétés d'assurances interviennent sur le marché de la responsabilité civile médicale. Il apparaît que ce marché est particulièrement concentré pour ce qui est de la couverture des professionnels porteurs de risques importants : les deux premiers opérateurs de ce marché représentent 68 % des primes pour la gynécologie-obstétrique, 78 % pour l'anesthésie-réanimation et 83 % pour la chirurgie. La structure oligopolistique de ce marché peut constituer un facteur d'augmentation des primes d'assurance ; ainsi, le retrait d'un seul intervenant sur le segment des professionnels à risque élevé entraînerait une forte hausse des primes. Ce retrait est d'autant plus envisageable que son coût serait limité, l'assurance des risques importants représentant une faible part du chiffre d'affaires des principaux opérateurs du marché de la responsabilité civile médicale. Ainsi, au printemps 2006, la Mutuelle d'Assurances du Corps de Santé Français (MACSF) a annoncé son intention de résilier l'ensemble des contrats de gynécologues-obstétriciens.
Toutefois, cette éventualité paraît improbable pour le marché de la responsabilité civile médicale pris dans son ensemble . En effet, si les primes de responsabilité civile médicale émises en 2009 ne représentent que 0,75 % des primes émises en assurance non vie, ce qui pourrait laisser envisager un retrait aisé pour les assureurs généralistes, la quasi-totalité des opérateurs en responsabilité civile médicale sont fortement spécialisés sur ce segment . Se détourner du marché de la responsabilité civile médicale ne serait donc pas économiquement viable pour ces derniers.
B. ...QUI N'A PU ÊTRE QUE LIMITATIVEMENT RÉGULÉE AU COURS DES DERNIÈRES ANNÉES
La loi n° 2002-303 du 4 mars 2002 relative au droit des malades et à la qualité du système de santé, puis la loi n° 2002-1577 du 30 décembre 2002 relative à la responsabilité médicale, comporte de nombreuses mesures tendant à prévenir une augmentation continue des charges d'assurance payées par les professionnels de santé . Cependant, les effets de ces mesures ont été limités.
Tout d'abord, la loi du 4 mars 2002, dite « Kouchner », a réduit le délai de la prescription civile applicable aux professionnels de santé exerçant à titre libéral de trente à dix ans . Toutefois, cette réduction de la prescription civile, qui limitait le risque supportée par les professions de santé, n'est qu'apparente. En effet, le point de départ du délai de prescription est fixé à compter de la consolidation du dommage et non pas de sa première constatation médicale. La consolidation peut être définie comme la date à laquelle le dommage cesse d'évoluer ; or celle-ci peut n'intervenir que très tardivement, allongeant le délai de prescription réel . Par ailleurs, le décompte du délai n'intervient qu'à la date de la majorité de l'enfant, de sorte que les actes liés à la naissance ayant provoqué un dommage peuvent engager la responsabilité du professionnel 28 ans après leur survenance, en supposant que le dommage est consolidé. La réforme du délai de prescription civile ne semble pas, dans les faits, avoir accru la sécurité juridique des professionnels de santé .
En outre, la loi du 4 mars 2002 a prévu une prise en charge de l'aléa thérapeutique par la solidarité nationale . Néanmoins, seuls les aléas entraînant une incapacité partielle permanence (IPP) d'un taux supérieur à 24 % 10 ( * ) peuvent ouvrir droit à indemnisation par l'Office national d'indemnisation des accidents médicaux (ONIAM). Par conséquent, la grande majorité des victimes d'aléas thérapeutiques sont exclues du dispositif . Ainsi, le rapport de l'Inspection générale des affaires sociales (IGAS) sur l'assurance en responsabilité médicale de février 2007 relevait que les assureurs considéraient que l'effet de modération de la prise en charge de l'aléa thérapeutique sur la mise en cause de la responsabilité pour faute des professionnels de santé était encore peu perceptible.
Ensuite, la loi du 4 mars 2002, reprise sur ce point par la loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, a tenté de revenir sur la jurisprudence « Perruche » de la Cour de cassation, afin de réduire le risque juridique auquel les gynécologues-obstétriciens sont exposés. Mais cette remise en cause n'a été que partielle .
Enfin, la loi du 30 décembre 2002, dite « About », a supprimé le système de la « base fait générateur » pour lui substituer celui de la « base réclamation » (« claims made ») ; dès lors, les contrats ne couvrent plus les risques pendant la durée complète de la responsabilité mais seulement ceux qui font l'objet d'une première réclamation par la victime pendant la période de validité du contrat. Selon notre collègue député Jean-Pierre Door, rapporteur de la proposition de loi à l'Assemblée nationale, il s'agissait de permettre aux assureurs de « rétablir un équilibre financier entre les primes perçues une année et les indemnités qu'elles sont censées couvrir dans des conditions qui, auparavant, ne pouvaient pas être connues, donc évaluées et tarifiées » 11 ( * ) .
Malgré l'application de ces deux lois de 2002, les primes d'assurance des professionnels de santé exerçant à titre libéral les plus exposés aux risques n'ont cessé de croître. Afin d'apporter une aide aux praticiens concernés, la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie a créé un dispositif d'aide à la souscription d'assurance pour certains spécialistes conventionnés et exerçant en établissements de santé engagés dans une procédure d'accréditation de leurs pratiques professionnelles. Cette aide est à la charge de la Caisse nationale d'assurance maladie. Elle représente deux-tiers des primes pour les médecins conventionnés de secteur 1 et 55 % pour ceux conventionnés de secteur 2. Le fait qu'une partie des primes d'assurance soit financée par l'assurance maladie pouvait laisser craindre que les assureurs privés en augmentent les montants. Cependant, le décret n° 2006-1509 du 7 décembre 2006 a prévu un plafond de la prime prise en charge, différent selon les spécialités ; ainsi, pour les gynécologues-obstétriciens, le dispositif d'aide ne s'applique qu'à la part des primes inférieure à 18 000 euros. Si cette mesure permet de ne pas encourager l'inflation des primes d'assurance, il en résulte que la participation de l'assurance maladie au financement des primes est décroissante avec l'augmentation continue de ces dernières.
C. LE DROIT APPLICABLE LAISSE SUBSISTER DES « TROUS DE GARANTIE » PRÉSENTANT UN RISQUE POUR LES PROFESSIONNELS DE SANTÉ
Le rapport de l'IGAS sur l'assurance en responsabilité médicale de février 2007 précité a constaté l'existence de « trous d'assurance », définis comme « des situations de défaut de couverture d'un sinistre par l'assurance » . Il est par ailleurs précisé que, « dans ce cas, l'assuré, c'est-à-dire le professionnel de santé peut devoir assumer financièrement lui-même la charge de l'indemnisation ».
1. Le dépassement du plafond de garantie prévu par le contrat d'assurance
La loi n° 2002-303 du 4 mars 2002 relative au droit des malades et à la qualité du système de santé a prévu la possibilité pour les contrats d'assurance de responsabilité civile médicale de prévoir des plafonds de garantie dans des conditions fixées par voie réglementaire ; ainsi, l'article R. 1142-4 du code de la santé publique précise que « les plafonds mentionnés à l'article L. 1142-2 ne peuvent être inférieurs à 3 millions d'euros par sinistre et à 10 millions d'euros par année d'assurance ». La grande majorité des contrats d'assurance prévoient aujourd'hui des plafonds de garantie supérieurs à 3 millions d'euros . Selon la direction du Trésor, moins de 10 000 professionnels de santé, mais majoritairement des gynécologues-obstétriciens, ne sont couverts qu'à hauteur de 3 millions d'euros.
Si les cas où le montant de l'indemnisation dépasse le plafond de garantie fixé par le contrat d'assurance demeurent rares, ils ne sont pas pour autant inexistants. Leur nombre pourrait en effet augmenter comme le laisse supposer la multiplication des grands sinistres. La Fédération française des sociétés d'assurances (FFSA) a ainsi recensé, entre 2005 et 2010, vingt-quatre sinistres supérieurs à un million d'euros, dont trois dépassaient 3 millions d'euros, parmi lesquels figurait le plus important de tous, s'élevant à 7,5 millions d'euros .
L'article L. 1142-15 du code de la santé publique dispose que lorsque la couverture d'assurance du professionnel de santé est épuisée, soit lorsque le plafond de garantie est dépassé, l'Office national d'indemnisation des accidents médicaux (ONIAM) est substitué à l'assureur . Toutefois, sauf dans le cas où le délai de validité de la couverture d'assurance est expiré, l'Office dispose d'une action récursoire contre l'assureur ou le praticien. Par conséquent, en cas de dépassement du plafond de garantie fixé par le contrat d'assurance, la totalité du risque repose sur le professionnel de santé, susceptible d'engager son patrimoine propre .
2. L'expiration du délai de validité de la couverture d'assurance
La loi n° 2002-1577 du 30 décembre 2002 relative à la responsabilité médicale, dite « About », a prévu différentes dispositions visant à éviter les « trous de garantie » qui peuvent résulter de l'expiration du contrat d'assurance. Ainsi, il a été créé :
- une garantie subséquente de cinq ans minimum , couvrant les dommages issus de réclamations qui interviennent après la résiliation du contrat mais qui trouvent leur origine dans la période de garantie ;
- une garantie subséquente de dix ans, en cas de décès et de cessation d'activité , assurant une couverture aux professionnels de santé qui ont cessé leur activité, et à leurs héritiers.
Toutefois, ces dispositions laissent subsister des « trous de garantie » :
- lorsque le fait générateur est survenu pendant la période de validité du contrat mais que la première réclamation n'intervient qu'après la période de garantie subséquente de cinq ans ;
- lorsque le fait générateur est survenu pendant la période de validité du contrat mais que la première réclamation n'intervient que postérieurement à la période de dix ans après la cessation d'activité ou le décès du praticien . Cette hypothèse n'est en rien exclue puisque le délai de prescription civile, qui est de dix après la consolidation du dommage, peut être supérieur aux dix ans de la garantie subséquente.
En cas d'expiration du délai de validité de la couverture d'assurance, l'ONIAM ne peut être substitué à l'assureur , cette possibilité n'étant prévue qu'en cas d'épuisement de la couverture. Le professionnel de santé reste donc seul redevable de la réparation des dommages pour lesquels la première réclamation intervient après l'expiration du délai de validité de la couverture d'assurance. Cette situation est également dommageable pour les victimes qui ne peuvent obtenir réparation de leur préjudice en cas d'insolvabilité du praticien .
3. La responsabilité du fait des dommages résultant d'actes liés à la naissance
L'article 44 de la loi de financement de la sécurité sociale (LFSS) pour 2010 a introduit dans le code de la santé publique un nouvel article L. 1142-21-1. Celui-ci concerne exclusivement la situation dans laquelle un chirurgien, un gynécologue-obstétricien, un anesthésiste-réanimateur ou une sage-femme, exerçant dans un établissement de santé, voit sa responsabilité engagée au titre des dommages qui peuvent lui être imputés à l'occasion d'actes liés à la naissance . Supposé répondre aux spécificités des dommages liés à la naissance faisant peser un risque exceptionnellement élevé sur les professionnels concernés, ce dispositif laisse malgré tout subsister de nombreux « trous de garantie » .
L'article L. 1142-21-1 du code de la santé publique précité prévoit que lorsque le montant de l'indemnisation prononcée par la juridiction compétente dépasse le plafond prévu par l'assurance du praticien, l'ONIAM peut être appelé à se substituer à ce dernier seulement si la victime ne peut obtenir l'exécution intégrale de la décision de justice ; en d'autres termes, le recouvrement de la créance de la victime doit d'abord être recherché sur le patrimoine du professionnel avant que l'ONIAM ne puisse lui être substitué. En tout état de cause, dans l'hypothèse où l'Office est substitué au professionnel de santé, il est prévu que ce dernier procède au remboursement des sommes avancées , sauf dans le cas où le délai de validité de la couverture d'assurance est expiré. En outre, le professionnel de santé ne bénéficie pas de couverture d'assurance :
- lorsque qu'il est condamné à la réparation d'un acte lié à la naissance alors que le délai de validité de sa couverture d'assurance est expiré ;
- lorsque l'indemnisation à laquelle il est condamné est supérieure au plafond prévu par son contrat d'assurance mais que le délai de validité de sa couverture d'assurance n'est pas expiré. Quand l'ONIAM lui a été substitué, l'action récursoire ne peut être évitée que si le juge compétent a constaté l'incompatibilité du règlement de la créance avec la solvabilité du professionnel, ce qui ne protège en rien ce dernier du « risque de ruine ».
Le droit actuel ne permet donc en rien de compenser le risque exceptionnellement élevé supporté par les professions médicales résultant des dommages liés à la naissance .
II. LE DISPOSITIF PROPOSÉ TEND À COMBLER LE « TROU DE GARANTIE » EXISTANT POUR LES RISQUES EXCEPTIONNELS PAR LE BIAIS D'UNE MUTUALISATION ENTRE LES PROFESSIONNELS DE SANTÉ EXERÇANT À TITRE LIBÉRAL
A. LA CRÉATION D'UN FONDS DE GARANTIE DES DOMMAGES CONSÉCUTIFS À DES ACTES DE PRÉVENTION, DE DIAGNOSTIC OU DE SOINS DISPENSÉS PAR DES PROFESSIONNELS DE SANTÉ EST PROPOSÉE...
Le I du présent article prévoit d'ajouter au titre II du livre IV du code des assurances un nouveau chapitre VI intitulé « Fonds de garanties des dommages consécutifs à des actes de prévention, de diagnostic ou de soins dispensés par des professionnels de santé » ( alinéas 1, 2 et 3 ), comprenant un article unique, l'article L. 426-1. Les conditions d'application de ce dernier sont fixées par un décret en Conseil d'État ( alinéa 10 ).
Ainsi, le I de l'article L. 426-1 du code des assurances propose de créer un fonds de garantie des dommages consécutifs à des actes de prévention, de diagnostic ou de soins dispensés par des professionnels de santé ( alinéa 4 ).
B. ...AFIN D'ASSURER L'INDEMNISATION DES VICTIMES DE DOMMAGES D'UN MONTANT EXCEPTIONNEL
1. Un dispositif de réassurance à destination des professionnels de santé exerçant à titre libéral
Le fonds de garantie, dont la création est proposée par le présent article, a vocation à assurer la réparation des dommages résultant d' actes de prévention, de diagnostic ou de soins dispensés par des professionnels de santé lorsqu'ils engagent leur responsabilité civile professionnelle et dépassent un certain montant. L'article L. 426-1 précité précise que ne sont concernés que les professionnels exerçant à titre libéral et mentionnés à l'article L. 1142-1 du code de la santé publique ( alinéa 4 ). Il s'agit par suite des médecins, des chirurgiens-dentistes, des sages-femmes, des pharmaciens, des infirmiers, des masseurs-kinésithérapeutes, des pédicures-podologues, des auxiliaires médicaux, des aides-soignantes, des auxiliaires de puériculture et des ambulanciers.
Le dispositif proposé reprend en large partie celui prévu par l'article 56 de la proposition de loi de notre ancien collègue Jean-Pierre Fourcade, modifiant certaines dispositions de la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires . Introduit par un amendement du Gouvernement, celui-ci prévoyait la création, au plus tard le 1 er janvier 2013, d'un dispositif de mutualisation assurantiel des risques par les professionnels de santé exerçant à titre libéral. Bien que la proposition de loi ait été adoptée le 13 juillet 2011, l'article 56 précité a néanmoins fait l'objet d'une censure du Conseil constitutionnel au motif que celui-ci ne présentait pas de lien avec les dispositions de la proposition de loi initiale 12 ( * ) .
2. Une prise en charge limitée aux indemnisations d'un montant exceptionnel
L'article L. 426-1 du code des assurances précité dispose que le fonds de garantie est chargé de régler les indemnisations pour la part de leur montant dépassant le seuil réglementaire de couverture minimale obligatoire ou le plafond prévu par le contrat d'assurance si celui-ci est supérieur ( alinéa 4 ). Ainsi, la part inférieure à ces plafonds reste à la charge de l'assureur du professionnel de santé.
Le seuil réglementaire de couverture minimale est fixé par décret, conformément au troisième alinéa de l'article L. 1142-2 du code de la santé publique. À cet égard, l'article R. 1142-4 du même code précise que « les plafonds mentionnés à l'article L. 1142-2 ne peuvent être inférieurs à 3 millions d'euros par sinistre et à 10 millions d'euros par année d'assurance ». Toutefois, il convient de préciser que le Gouvernement souhaite relever ce seuil à huit millions d'euros par voie réglementaire.
Le III de l'article L. 426-1 précité ( alinéa 9 ) spécifie que les transactions conclues par les organismes d'assurance auxquelles le fonds de garantie n'est pas partie ne lui sont pas opposables. De ce fait, lorsqu'un organisme d'assurance décide de transiger avec la victime d'un préjudice occasionné par un professionnel de santé quant au montant de la réparation à verser, sans impliquer le fonds dans la transaction, ce dernier n'est pas tenu de régler la part de l'indemnisation dépassant les plafonds précédemment mentionnés.
C. LA GESTION DU FONDS DE GARANTIE RELÈVE DE LA CAISSE CENTRALE DE RÉASSURANCE
En outre, l'article L. 426-1 du code des assurances précité prévoit que la gestion comptable, financière et administrative du fonds de garantie est assurée par la caisse centrale de réassurance (CCR) mentionnée au chapitre I du titre III du livre IV du même code. Néanmoins, l'autonomie financière du fonds est préservée dès lors que les opérations le concernant sont retranscrites par la caisse centrale de réassurance dans un compte distinct des autres opérations qu'elle effectue ; de même, les frais qu'elle expose pour cette gestion sont imputés sur le fonds ( alinéa 4 ).
|
La Caisse centrale de réassurance La Caisse centrale de réassurance (CCR) a été créée en 1946 ; il s'agit d'une société anonyme détenue à 100 % par l'État français . En 2010, elle a réalisé un chiffre d'affaires de 1 368,7 millions d'euros et un résultat net de 111 millions d'euros. Comme les autres acteurs du marché de la réassurance, la CCR intervient dans les branches incendie, accidents et risques divers (IARD), transport aviation, spatial, vie et assurances de personnes ; ces activités de réassurance de marché représentent 43 % de son chiffre d'affaires. La CCR propose également, avec la garantie de l'État , des couvertures illimitées pour des branches spécifiques du marché français, telles que la réassurance des risques exceptionnels liés à un transport, de la responsabilité civile des installations nucléaires, des risques de catastrophes naturelles, etc. Ces activités représentent 57 % de son chiffre d'affaires. Par ailleurs, la CCR gère pour le compte de l'État certains fonds publics : - le Fonds national de gestion des risques de l'agriculture (FNGRA) ; - le Fonds de prévention des risques majeurs (FPRM) ; - le Fonds de compensation des risques de l'assurance de la construction (FCAC) ; - le Fonds de garantie des risques liés à l'épandage agricole des boues d'épuration urbaines et industrielles ; - le Fonds de sécurisation du crédit interentreprises (FSCI). |
D. LE FINANCEMENT DU FONDS DE GARANTIE REPOSE SUR UNE CONTRIBUTION VERSÉE PAR L'ENSEMBLE DES PROFESSIONNELS DE SANTÉ
1. L'institution d'une contribution forfaitaire annuelle à la charge des professionnels de santé
Le II de l'article L. 426-1 du code des assurances précité ( alinéa 5 ) prévoit que le fonds de garantie est intégralement financé par une contribution forfaitaire annuelle acquittée par l'ensemble des professionnels de santé.
À ce titre, un nouvel alinéa est inséré après le premier alinéa de l'article L. 1142-2 du code de la santé publique précisant que les professionnels de santé sont tenus au paiement de la contribution mentionnée à l'article L. 426-1 du code des assurances ( alinéas 14 et 15 ).
La perception de cette contribution est assurée par les organismes d'assurance ; ces derniers reversent les contributions perçues au fonds dans les conditions fixées par un décret en Conseil d'État ( alinéa 7 ).
La contribution forfaitaire annuelle à la charge des professionnels de santé est recouvrée suivant les mêmes règles, sous les mêmes garanties et les mêmes sanctions que la taxe sur les conventions d'assurance prévue aux articles 991 et suivants du code général des impôts ( alinéa 8 ). La contribution forfaitaire annuelle présente en effet une forme proche de cette taxe annuelle acquittée au titre de toute convention d'assurance conclue avec une société ou compagnie d'assurances.
2. Une contribution au montant modulable
Le montant de la contribution forfaire annuelle est fixé par arrêté des ministres en charge de la santé et de l'économie entre 15 et 25 euros par an . Cependant, il est également précisé que ce montant peut être modulé en fonction de la profession de santé exercée ( alinéa 6 ).
E. LE DISPOSITIF PROPOSÉ RÉDUIT LES « TROUS DE GARANTIE » ET CONFORTE LA SÉCURITÉ JURIDIQUE DES PROFESSIONNELS DE SANTÉ
1. La disparition du « trou de garantie » pouvant résulter du dépassement du plafond prévu par le contrat d'assurance du professionnel de santé
Le mécanisme proposé par le présent dispositif prévoit que le fonds de garantie règle les indemnisations pour la part de leur montant dépassant le seuil réglementaire de couverture minimale obligatoire ou le plafond prévu par le contrat d'assurance si celui-ci est supérieur. Par conséquent, quel que soit le montant de la réparation à laquelle le professionnel de santé est tenue, une parfaite continuité dans la couverture assurantielle de ce dernier est instituée du fait de l'articulation entre le seuil réglementaire de couverture minimale obligatoire et l'intervention du fonds de garantie. Par suite, le « trou de garantie » qui pourrait résulter du dépassement du plafond prévu par le contrat d'assurance du professionnel de santé disparaît.
Afin de conforter ce mécanisme, le 1° du III du présent dispositif ( alinéa 13 ) propose de modifier le troisième alinéa de l'article L. 1142-2 du code de la santé publique de manière à ce que le décret en Conseil d'État fixant les conditions dans lesquelles un contrat d'assurance peut prévoir un plafond de garantie précise notamment le montant minimal de ce plafond . Il s'agit d'inscrire le principe de l'existence d'une couverture minimale obligatoire dans une disposition législative ; actuellement, la détermination d'une couverture minimale obligatoire relève du seul pouvoir réglementaire.
2. Un renforcement de la sécurité juridique des professions de santé
En comblant ainsi le « trou de garantie » qui pourrait résulter du dépassement du plafond prévu par le contrat d'assurance, le dispositif renforce la sécurité juridique des professionnels de santé. En l'état actuel du droit, lorsque la couverture d'assurance du professionnel de santé est épuisée, l'Office national d'indemnisation des accidents médicaux (ONIAM) est substitué à l'assureur, conformément à l'article L. 1142-15 du code de la santé publique. Ce même article précise qu'en pareil cas, l'ONIAM est subrogé, à concurrence des sommes versées, dans les droits de la victime ; l'Office peut dès lors demander remboursement des montants avancés aux praticiens. Ainsi, ces derniers sont exposés au risque de devoir assumer ces remboursements sur leur patrimoine personnel .
Le dispositif proposé prévoit que le fonds de garantie vient se substituer à l'ONIAM dans la prise en charge de la part de l'indemnisation supérieure au plafond prévu par le contrat d'assurance du professionnel de santé. À la différence de l'ONIAM, le fonds de garantie ne dispose pas de la possibilité de demander le remboursement des montants ainsi versés au praticien concerné . Par conséquent, les professionnels de santé ne sont plus exposés au risque de devoir assumer sur leur patrimoine personnel le paiement de la partie de l'indemnisation supérieure au plafond prévu par leur contrat d'assurance .
De manière à tirer toutes les conséquences de la création du fonds de garantie dans le système d'indemnisation des victimes d'accidents médicaux, le présent dispositif prévoit une modification du chapitre II du titre IV du livre I er de la première partie du code de la santé publique ( alinéa 12 ).
En premier lieu, le 3° du III du dispositif proposé ( alinéa 16 ) complète l'avant-dernier alinéa de l'article L. 1142-14 du code de la sécurité publique afin que, dès lors que la proposition d'indemnisation faite à la victime par une commission régionale de conciliation et d'indemnisation des accidents médicaux (CRCI) dépasse le plafond de garantie du contrat d'assurance du professionnel de santé considéré comme responsable, le fonds de garantie en soit avisé, et ce au même titre que le praticien, son assureur et l'ONIAM.
En second lieu, l'article L. 1142-15 du code de la santé publique précité est modifié ( alinéa 17 ). Il est désormais précisé à son quatrième alinéa que lorsque l'ONIAM est amené à assurer l'indemnisation de la victime d'un accident médical, l'Office est subrogé dans les droits de cette dernière contre le professionnel de santé responsable du dommage, son assureur ou encore, désormais, contre le fonds de garantie ( alinéa 19 ) . Par voie de conséquence, l'ONIAM peut obtenir remboursement des montants avancés dépassant le plafond de garantie prévu par le contrat d'assurance du praticien auprès du fonds de garantie .
De même, le troisième alinéa de l'article L. 1142-15 précité est complété afin que le fonds de garantie soit informé, le cas échéant, de l'acceptation de l'offre d'indemnisation de l'ONIAM par la victime, qui vaut transaction au sens de l'article 2044 du code civil ( alinéa 18 ). La transaction conclue entre l'Office et la victime devient également opposable au fonds de garantie ( alinéa 20 ).
En outre, le 5° du III du dispositif proposé ( alinéa 21 ) s'assure que les tiers-payeurs autres que les caisses de sécurité sociale puissent recouvrer les montants versés à la victime par le fonds de garantie. L'article L. 1142-16 du code de la santé publique est par conséquent modifié. Lorsque la victime n'a pas informé la commission régionale des prestations reçues ou à recevoir des tiers-payeurs autres que les caisses de sécurité sociales, ces derniers disposent d'un recours contre la victime, dans un délai de deux ans, à concurrence de l'indemnité qu'elle a perçue de l'assureur, de l'ONIAM substitué à celui-ci ou encore du fonds de garantie substitué à ceux-ci .
Enfin, le 6° du III du présent dispositif procède à une modification de l'article L. 1142-21 du code de la santé publique afin d'y ajouter un nouvel alinéa et prévoit, de ce fait, une réorganisation de cet article ( alinéas 22 à 25 ). Il est ainsi précisé que le fonds de garantie devient défendeur dans le cadre de la procédure devant la juridiction compétente , saisie d'une demande d'indemnisation du fait d'un dommage occasionné par un professionnel de santé, lorsque le montant de la réparation est supérieur au plafond de garantie du contrat de ce professionnel ( alinéa 26 ).
3. La couverture des risques assumés par les professionnels médicaux exerçant dans les établissements de santé pour les actes liés à la naissance
Le 7° du III du présent article ( alinéa 27 ) propose une modification de l'article L. 1142-21-1 du code de la santé publique afin qu'il soit tenu compte de la création du dispositif de couverture mutualisé. Dès lors que les cas d'épuisement de la couverture d'assurance du praticien sont pris en charge par le fonds de garantie, il est prévu que, lorsque la victime ne peut obtenir l'exécution de l'indemnisation prononcée par la justice auprès du professionnel concerné, l'ONIAM peut se substituer au professionnel médical ou à son assureur en cas d'expiration du délai de validité de la couverture d'assurance ( alinéa 28 ). Ainsi, dans un tel cas, le professionnel de santé reste seul redevable de l'indemnisation des victimes de dommages qui peuvent lui être imputés à l'occasion d'actes liés à la naissance.
Devenue sans objet, la disposition permettant à l'Office d'engager une action récursoire en cas de substitution du fait d'un dépassement du plafond prévu par le contrat d'assurance est supprimée ( alinéa 29 ).
F. LE GOUVERNEMENT EST TENU DE PRÉSENTER UN BILAN DU FONCTIONNEMENT DU FONDS DE GARANTIE
Le II du dispositif proposé ( alinéa 11 ) prévoit que le Gouvernement présente au Parlement, avant le 31 décembre 2016, un bilan de l'application des dispositions de l'article L. 426-1 du code des assurances analysant en particulier l'adéquation du montant de la contribution affectée au fonds pour couvrir les indemnisations dont il est susceptible d'avoir la charge.
G. LE FONDS INTERVIENT DANS L'INDEMNISATION DES ACCIDENTS MÉDICAUX POUR LESQUELS UNE RÉCLAMATION A ÉTÉ DÉPOSÉE À COMPTER DU 1 ER JANVIER 2012
Le IV du dispositif proposé ( alinéa 30 ) précise que les dispositions relatives au fonds de garantie et à son fonctionnement sont applicables aux accidents médicaux faisant l'objet d'une réclamation déposée à compter du 1 er janvier 2012, et ce quelle que soit la date du fait générateur . Cette dernière précision revêt une importance particulière dès lors qu'elle renforce la couverture assurantielle des professionnels de santé ; en effet, ces derniers peuvent bénéficier du dispositif de réassurance offert par le fonds de garantie pour des faits intervenus avant sa création.
II. LES MODIFICATIONS APPORTÉES PAR L'ASSEMBLÉE NATIONALE
À l'initiative du Gouvernement, l'Assemblée nationale a adopté, avec l'avis favorable de la commission des finances, un ensemble de dix amendements prévoyant :
- d'inclure dans le dispositif de mutualisation des risques exceptionnels les cas d'expiration de la garantie des professionnels de santé lorsqu'ils ont cessé leur activité ;
- de préciser que le fonds de garantie institué par le présent article ne peut former une action récursoire contre les professionnels de santé . En cas d'expiration de la couverture assurantielle, seule une somme équivalente à la franchise prévue par le dernier contrat d'assurance resterait à la charge du professionnel de santé concerné ;
- de permettre au fonds de garantie de nouer des conventions avec les entreprises d'assurance et l'ONIAM , afin de favoriser une gestion efficace des éventuels sinistres ;
- d'avancer l'entrée en vigueur du dispositif aux contrats conclus, renouvelés ou modifiés à partir du 1 er janvier 2012.
En outre, quatre amendements rédactionnels ont été adoptés, à l'initiative de Gouvernement et de notre collègue député Gérard Bapt.
III. LA POSITION DE VOTRE COMMISSION DES FINANCES
A. LE « TROU DE GARANTIE » CONCERNANT LES RISQUES EXCEPTIONNELS EST COMBLÉ
Le dispositif proposé comble le « trou de garantie » qui peut résulter du dépassement du plafond prévu par le contrat d'assurance . Le fonds de garantie règle la part des indemnisations dont le montant dépasse le plafond prévu par le contrat d'assurance du professionnel de santé. Par conséquent, quel que soit le montant de la réparation à laquelle le professionnel de santé est condamné, l'intervention du fonds de garantie assure une parfaite continuité dans la couverture assurantielle de ce dernier.
Aussi la sécurité juridique des professionnels de santé est-elle renforcée . Les professionnels de santé ne sont plus exposés au risque de devoir assumer sur leur patrimoine personnel le paiement de la partie de l'indemnisation supérieure au plafond prévu par leur contrat d'assurance . À ce jour, en de tels cas, l'ONIAM est substitué à l'assureur, mais dispose de la possibilité de demander le remboursement des montants ainsi versés au praticien. Le présent dispositif fait disparaît cette éventualité, le fonds de garantie ne disposant pas du droit de former une action récursoire .
Le choix d'un mécanisme de mutualisation des risques exceptionnels entre les professionnels de santé semble le plus approprié. Il permet de protéger les professions de santé particulièrement exposés contre les sinistres les plus élevés . Une réponse à la situation actuelle des praticiens à risque était attendue, d'autant que leur nombre décroît continument. Toutefois, le financement du fonds de garantie ne pouvait revenir à la solidarité nationale dès lors que l'engagement de la responsabilité civile médicale résulte d'une faute. C'est pourquoi le financement du fonds de garantie doit reposer sur une contribution, modérée et modulable selon la spécialité exercée, versée par tous les professionnels de santé.
B. UNE MUTUALISATION DES RISQUES ÉLEVÉS FAVORABLE AU DÉVELOPPEMENT DU MARCHÉ DE LA RESPONSABILITÉ CIVILE MÉDICALE
Sur le segment des professionnels à risque élevé, le marché de la responsabilité civile médicale est particulièrement concentré . Aussi, il demeure sous la menace permanente du départ d'un organisme d'assurance qui pourrait entraîner une forte hausse des primes payées par ces professionnels.
La prise en charge des sinistres les plus importants par un fonds de garantie a également vocation à encourager les sociétés d'assurance à revenir sur le segment des risques exceptionnels . Il peut être envisagé que le provisionnement du risque et la possibilité de la réassurer soient facilités par la limitation des montants d'indemnisation que les organismes d'assurance peuvent avoir à assumer. La prévisibilité des sinistres assumés par ces derniers est accrue . Le dispositif proposé ne comble pas seulement un « trou de garantie » dommageable pour les professionnels de santé, mais semble également favorable au développement du segment des risques exceptionnels du marché de la responsabilité civile médicale .
C. UN DISPOSITIF AUX EFFETS INCERTAINS SUR LA CROISSANCE DES PRIMES D'ASSURANCE DES PROFESSIONNELS DE SANTÉ
Le Gouvernement souhaite relever le plafond minimal pouvant être prévu dans les contrats d'assurance des professionnels de santé. Le seuil réglementaire de couverture minimale est aujourd'hui fixé à trois millions d'euros par sinistre et il est prévu de l'augmenter à huit millions d'euros . Le fonds de garantie ne serait donc amené à intervenir que si le sinistre est au moins supérieur à huit millions d'euros.
Jusqu'à huit millions d'euros, l'indemnisation doit donc être supportée par les sociétés d'assurance . Parce que la probabilité d'avoir à assumer un sinistre supérieur à trois ou six millions d'euros n'est pas nulle, les primes augmenteront mécaniquement à court terme . Ainsi, pour les contrats prévoyant actuellement un plafond de trois millions d'euros, les primes devraient augmenter de 20 à 25 % ; pour ceux dont le plafond est fixé à six millions, cette hausse devrait être de 5 %.
Il y a surtout lieu de s'inquiéter cependant sur l'évolution des primes d'assurance sur le moyen et le long terme . La multiplication des grands sinistres augmente le risque pour les sociétés d'assurances d'avoir, à l'avenir, à assumer des indemnisations d'un montant important. À ce titre, entre 2005 et 2010, ont été recensés 24 sinistres supérieurs à un million d'euros, dont trois dépassaient 3 millions d'euros, parmi lesquels figurait le plus important de tous, s'élevant à 7,5 millions d'euros. Ne pouvant plus limiter la couverture de garantie de leurs contrats à trois millions d'euros, comme cela est souvent le cas actuellement pour nombre de professionnels de santé qui présentent un risque élevé, les organismes d'assurance seront amenés à augmenter leurs primes. La fixation du seuil réglementaire de couverture minimale à huit millions d'euros pe ut donc encourager l'inflation des primes d'assurance.
Néanmoins, les règles de concurrence fixées par le droit de l'Union européenne semblent interdire que le seuil d'intervention du fonds de garantie soit abaissé . Beaucoup de contrats d'assurance offrent à ce jour une couverture de garantie allant jusqu'à huit millions d'euros ; de ce fait, fixer une réassurance obligatoire des professionnels de santé en-deçà de huit millions d'euros serait contraire à la libre-prestation de service.
Cela montre l'insuffisance du dispositif proposé , malgré ses autres qualités. Par conséquent, l'inflation des primes d'assurance des professionnels de santé doit être limitée par d'autres moyens. Une réforme plus en profondeur de la responsabilité civile médicale paraît souhaitable .
D. LA RÉFORME DE LA RESPONSABILITÉ MÉDICALE DOIT ÊTRE APPROFONDIE
Afin d' approfondir la réforme de la responsabilité médicale et ainsi limiter l'inflation des primes d'assurance des professionnels de santé , il s'agirait notamment de recourir à un référentiel commun pour la quantification des atteintes physiques et psychiques, d'harmoniser les missions d'expertise médicale transmises aux médecins, d'instaurer une nomenclature unique des postes de préjudices, etc.
E. LE « TROU DE GARANTIE » RÉSULTANT DE L'EXPIRATION DES CONTRATS D'ASSURANCE DEVAIT ÉGALEMENT DISPARAÎTRE
Initialement, le dispositif de couverture mutualisé des risques exceptionnels de responsabilité civile des professionnels de santé exerçant à titre libéral proposé dans le présent faisait défaut à sa vocation première de combler tous les « trous de garantie » auxquels sont confrontés les professionnels de santé. Le « trou de garantie » résultant de l'expiration du délai de validité de la couverture d'assurance n'était pas pris en charge par le fonds . Ce manque était d'autant plus regrettable que l'ONIAM ne peut se substituer au professionnel de santé dans un tel cas ; par conséquent, si le professionnel n'est pas solvable, la victime se trouve dans l'impossibilité d'être indemnisée .
Les modifications apportées par l'Assemblée nationale vont donc dans le bon sens. Il est désormais prévu que le fonds peut intervenir en cas d'expiration de la garantie des professionnels de santé lorsqu'ils ont cessé leur activité .
Votre rapporteur spécial se félicite que les modifications proposées par le Gouvernement lors de l'examen de l'article 60 par l'Assemblée nationale aient permis de combler ce « trou de garantie ». Il s'était en effet montré, dès le départ, attentif à ce que disparaisse cette lacune préjudiciable tant pour les professionnels de santé que pour les victimes d'accidents médicaux.
Décision de la commission : sous réserve de ses observations visant à poursuivre et approfondir la réflexion sur la couverture des risques assumés par les professionnels de santé, votre commission vous propose d'adopter cet article sans modification.
ARTICLE 60 bis (Art. L.161-45 du code de la sécurité sociale) - Création d'une contribution au profit de la Haute autorité de santé
Commentaire : le présent article, adopté par l'Assemblée nationale à l'initiative de notre collègue député Arnaud Robinet, crée une nouvelle contribution au profit de la Haute autorité de santé (HAS) due au titre de l'évaluation de certains dispositifs médicaux.
I. LE DISPOSITIF PROPOSÉ
L'article 26 du projet de loi relatif au renforcement de la sécurité sanitaire du médicament et des produits de santé, actuellement en cours d'examen devant le Parlement, a pour objet de rendre obligatoire l'évaluation par la Haute autorité de santé (HAS) de certains dispositifs médicaux relevant d'un financement dans les groupes homogènes de séjours (GHS).
La procédure d'évaluation prévue est similaire à celle qui existe pour les médicaments, conformément à l'article L. 5123-5 du code de la santé publique (CSP), ou encore pour les dispositifs médicaux à usage individuel, en application de l'article L. 5211-5-1 du même code.
L' article 60 bis prévoit par conséquent que cette procédure donne lieu au paiement, par l'entreprise pharmaceutique concernée, d'une contribution versée au profit de la HAS . Son barème est fixé par décret dans la limite de 5 580 euros.
Cette contribution a vocation à permettre à la HAS de disposer de ressources supplémentaires afin de financer et renforcer ses capacités d'expertise, notamment en matière médico-économique.
II. LA POSITION DE VOTRE COMMISSION DES FINANCES
Le développement des capacités d'expertise de la HAS implique nécessairement de dégager des moyens humains, techniques et financiers supplémentaires . La création de cette nouvelle contribution est par conséquent justifiée.
Toutefois, dans sa version adoptée par le Sénat le 14 novembre 2011, l'article 33 du projet de loi de financement de la sécurité sociale pour 2012 prévoit un dispositif similaire à celui créé par l'article 60 bis . Il s'agit également d'une contribution versée par les entreprises pharmaceutiques lors du dépôt d'un dossier d'évaluation concernant certains dispositifs médicaux relevant d'un financement dans les groupes homogènes de séjours (GHS). En outre, son barème est aussi fixé par décret dans la limite de 5 580 euros.
Par conséquent, en l'état actuel des débats, l'article 60 bis est redondant avec les dispositions du projet de loi de financement de la sécurité sociale pour 2012. C'est donc par mesure de cohérence avec le projet de loi de financement adopté par le Sénat qu'il paraît préférable de le supprimer.
Néanmoins, favorable dans son principe à cette nouvelle contribution, votre rapporteur spécial souhaite que soient tirées toutes les conséquences utiles des modifications qui seront apportées, le cas échéant, par l'Assemblée nationale en nouvelle lecture du projet de loi de financement de la sécurité sociale pour 2012.
Décision de la commission : votre commission des finances vous propose de supprimer cet article.
ARTICLE 60 ter - Demande de rapport sur la création d'un fonds d'indemnisation des victimes du tabac
Commentaire : le présent article, adopté par l'Assemblée nationale à l'initiative de nos collègues députés Jean-Marc Nesme et Yves Bur, prévoit la remise d'un rapport au Parlement par le Gouvernement sur les conditions de mise en place d'un fonds en charge de l'indemnisation des victimes du tabac et contribuant à des actions de prévention.
I. LE DISPOSITIF PROPOSÉ
L'article 60 ter prévoit que le Gouvernement dépose auprès du Parlement, avant le 31 décembre 2012, un rapport sur les conditions dans lesquelles pourrait être mis en oeuvre un fonds d'indemnisation des personnes victimes du tabac et contribuant à des actions de prévention et de lutte contre le tabagisme, financé par une taxe de 10 % du chiffre d'affaires réalisé en France par les fabricants de produits du tabac.
II. LA POSITION DE VOTRE COMMISSION DES FINANCES
La prévention et la lutte contre le tabagisme constituent des objectifs louables. Toutefois, laisser entendre que les consommateurs de tabac pourront être indemnisés alors même qu'ils sont désormais informés des risques encourus est discutable.
Décision de la commission : votre commission des finances vous propose de supprimer cet article.
AMENDEMENTS PROPOSÉS PAR VOTRE COMMISSION DES FINANCES
|
|
PROJET DE LOI DE FINANCES POUR 2012 |
||
|
SECONDE PARTIE
|
N° |
1 |
|
A M E N D E M E N T
présenté par
M. Jean-Pierre CAFFET
au nom de la commission des finances
_________________
ARTICLE 60 BIS
Supprimer cet article.
OBJET
Dans le cadre du projet de loi de financement de la sécurité sociale pour 2012, le Sénat a modifié l'article 33. Il y est désormais prévu que le dépôt d'un dossier d'évaluation, par une entreprise pharmaceutique, de certaines catégories de dispositifs médicaux donne lieu au paiement d'une contribution versée à la Haute autorité de santé (HAS). Le barème de cette contribution est fixé par décret dans la limite de 5 580 euros.
L'article 60 bis prévoit un dispositif similaire à celui adopté par le Sénat dans le cadre du projet de loi de financement pour 2012.
Par conséquent, en l'état actuel des débats, l'article 60 bis est redondant avec les dispositions du projet de loi de financement de la sécurité sociale pour 2012. C'est donc par mesure de cohérence avec le projet de loi de financement adopté par le Sénat qu'il paraît préférable de le supprimer. Néanmoins, favorable dans son principe à cette nouvelle contribution, votre rapporteur spécial souhaite que soient tirées toutes les conséquences utiles des modifications qui seront apportées, le cas échéant, par l'Assemblée nationale en nouvelle lecture du projet de loi de financement de la sécurité sociale pour 2012.
|
|
PROJET DE LOI DE FINANCES POUR 2012 |
||
|
SECONDE PARTIE
|
N° |
2 |
|
A M E N D E M E N T
présenté par
M. Jean-Pierre CAFFET
au nom de la commission des finances
_________________
ARTICLE 60 TER
Supprimer cet article.
OBJET
L'article 60 ter prévoit que le Gouvernement dépose auprès du Parlement, avant le 31 décembre 2012, un rapport sur les conditions dans lesquelles pourrait être mis en oeuvre un fonds d'indemnisation des personnes victimes du tabac et contribuant à des actions de prévention et de lutte contre le tabagisme, financé par une taxe de 10 % du chiffre d'affaires réalisé en France par les fabricants de produits du tabac.
La prévention et la lutte contre le tabagisme sont des objectifs louables. Toutefois, laisser entendre que les consommateurs de tabac pourront être indemnisés alors même qu'ils sont désormais informés des risques encourus est discutable.
C'est la raison pour laquelle le présent amendement propose la suppression de l'article 60 ter .
LES MODIFICATIONS APPORTÉES PAR L'ASSEMBLÉE NATIONALE
I. MODIFICATION DES CRÉDITS
A. À TITRE RECONDUCTIBLE
En première délibération , l'Assemblée nationale a adopté un amendement, à l'initiative du Gouvernement, minorant les crédits de la mission « Santé », à hauteur d'un millions d'euros en autorisations d'engagement (AE) et en crédits de paiement (CP) . Cette diminution porte sur la subvention pour charges de service public allouée à l'Institut national de prévention et d'éducation pour la santé (INPES) par le programme « Prévention, sécurité sanitaire et offre de soins ». Il est procédé à cette réduction de crédits au titre de la mise en oeuvre du plan d'économies supplémentaires d'un milliard d'euros annoncé par le Premier ministre le 24 août 2011.
En seconde délibération , à l'initiative du Gouvernement, l'Assemblée nationale a minoré de 260 567 euros en AE et CP les crédits de la mission . Cette diminution s'inscrit également dans le cadre du plan d'économies supplémentaires d'un milliard d'euros annoncé par le Premier ministre.
B. À TITRE NON RECONDUCTIBLE
L'Assemblée nationale a majoré, à titre non reconductible, les crédits de la mission « Santé » pour un montant global de 949 200 euros en autorisations d'engagement (AE) et en crédits de paiement (CP) , ainsi répartis :
- 317 000 euros sur le programme « Prévention, sécurité sanitaire et offre de soins », action 11 « Pilotage de la politique de la santé publique » ;
- 90 700 euros sur le programme « Prévention, sécurité sanitaire et offre de soins », action 12 « Accès à la santé et éducation à la santé » ;
- 64 000 euros sur le programme « Prévention, sécurité sanitaire et offre de soins », action 13 « Prévention des risques infectieux et des risques liés aux soins » ;
- 365 000 euros sur le programme « Prévention, sécurité sanitaire et offre de soins », action 14 « Prévention des maladies chroniques et qualité de vie des malades »
- 7 500 euros sur le programme « Prévention, sécurité sanitaire et offre de soins », action 15 « Prévention des risques liés à l'environnement, au travail et à l'alimentation » ;
- 57 000 euros « Prévention des maladies chroniques et qualité de vie des malades », action 17 « Qualité, sécurité et gestion des produits de santé et du corps humain » ;
- 1 000 euros « Prévention des maladies chroniques et qualité de vie des malades », action 18 « Projets régionaux de santé », action 19 « Modernisation de l'offre de soins » ;
- 44 000 euros « Prévention des maladies chroniques et qualité de vie des malades », action 19 « Modernisation de l'offre de soins » ;
- 3 000 euros sur le programme « Protection maladie », action 03 « Fonds d'indemnisation des victimes de l'amiante ».
C. SOLDE DE CES MODIFICATIONS DE CRÉDITS
Le solde de ces modifications aboutit à réduire les autorisations d'engagement et les crédits de paiement de la mission « Santé » de 311 367 euros .
II. ARTICLES RATTACHÉS
L'article 60 a fait l'objet de modifications substantielles adoptées par l'Assemblée nationale. Celui-ci est commenté dans la rubrique « Examen des articles rattachés ».
L'Assemblée nationale a par ailleurs introduit deux nouveaux articles rattachés .
L'article 60 bis prévoit que les procédures d'évaluation de certains dispositifs médicaux donnent lieu au paiement, par la société pharmaceutique concernée, d'une contribution versée à la Haute autorité de santé (HAS), dont le barème est fixé par décret.
L'article 60 ter dispose que le Gouvernement dépose auprès du Parlement un rapport sur les conditions dans lesquelles pourrait être mis en oeuvre un fonds d'indemnisation des personnes victimes du tabac et contribuant à des actions de prévention et de lutte contre le tabagisme, financé par une taxe de 10 % du chiffre d'affaires réalisé en France par les fabricants de produits du tabac.
Ces deux articles additionnels sont également commentés ci-dessus, dans la rubrique « Examen des articles rattachés ».
EXAMEN EN COMMISSION
Réunie le mercredi 26 octobre 2011, sous la présidence de Mme Marie-France Beaufils, vice-présidente, la commission a procédé à l'examen du rapport de M. Jean-Pierre Caffet, rapporteur spécial, sur la mission « Santé » et l'article 60 du projet de loi de finances pour 2012.
M. Jean-Pierre Caffet, rapporteur spécial . - Je ferai une présentation rapide de la mission « Santé » en ne revenant que sur les points essentiels. 1,38 milliard d'euros en autorisations d'engagement et en crédits de paiement sont demandés, en 2012, au titre de cette mission. Une augmentation de l'enveloppe de la mission de près de 13 % peut donc être constatée entre 2011 et 2012. Néanmoins, il ne s'agit que d'une évolution optique puisqu'elle résulte de la budgétisation du financement de l'Agence française de sécurité du médicament et des produits de santé (AFSSAPS). Le Gouvernement a souhaité rompre le lien entre l'industrie pharmaceutique et cette agence, financée en partie par la taxe annuelle sur les médicaments. Cette mesure fait suite au scandale du Mediator et constitue une bonne initiative. Désormais, l'AFSSAPS doit être financée par une dotation de l'État s'élevant à 134,9 millions d'euros en 2012, inscrite dans le programme 204 « Prévention, sécurité sanitaire et offre de soins » de la mission.
Ce programme comprend également les crédits destinés aux agences régionales de santé (ARS) au titre de leurs dépenses d'intervention relevant de la prévention et de la sécurité sanitaire, soit 182,46 millions d'euros en 2012. Une réduction de ces dotations est prévue puisque ces crédits s'élevaient à 189,36 millions d'euros en 2011. Je souhaiterais reprendre les remarques qui avaient été formulées par mon prédécesseur Jean-Jacques Jégou concernant l'opacité entourant les ressources des ARS. Comme lui, je souhaiterais que le Parlement puisse bénéficier d'éléments plus substantiels sur la construction du budget de ces agences mais également sur l'utilisation faite des crédits qui leurs sont alloués.
J'en arrive maintenant au programme 183 « Protection maladie » qui regroupe 638 millions d'euros en 2012. Ces crédits sont destinés au financement, à hauteur de 588 millions d'euros, de l'aide médicale d'État (AME) et, pour 50 millions d'euros, du Fonds d'indemnisation des victimes de l'amiante (FIVA). Ces deux dotations sont stables par rapport à 2011.
Je désirerais tout d'abord revenir sur la dotation d'équilibre versée par l'État au Fonds CMU, également inscrite au titre de ce programme. Pour la quatrième année consécutive, cette subvention sera nulle en 2012. Le Fonds est en effet financé depuis 2009 par une taxe de solidarité additionnelle due par les organismes complémentaires. Je redoute néanmoins que son équilibre financier soit menacé en 2012. La croissance du produit de la taxe affectée au Fonds CMU semble surestimée par le Gouvernement. Par ailleurs, les dépenses du Fonds devraient être dynamiques en 2012, du fait du relèvement du plafond de ressources de l'aide à l'acquisition d'une complémentaire santé (ACS). À cet égard, le Gouvernement a déposé à l'Assemblée un amendement dans le cadre du projet de loi de financement de la sécurité sociale pour 2012 tendant à relever à nouveau ce profond de ressources. Celui-ci ne passerait pas de 26 % à 30 % au-dessus du plafond de ressources retenu pour la CMU-c en 2012, mais de 26 % à 35 %. Bien évidemment, cet élargissement du dispositif ne peut qu'être salué. Toutefois, un « effet de ciseau » est susceptible de se produire si les dépenses croissent plus rapidement que les ressources du Fonds au cours de l'exercice 2012. Or, le rendement de la taxe de solidarité additionnelle due par les organismes complémentaires pourrait diminuer l'an prochain. La hausse du taux de la taxe sur les conventions d'assurance pour les contrats d'assurance maladie complémentaire « solidaires et responsables », décidée lors du collectif budgétaire de septembre dernier, pourrait en effet en réduire sensiblement l'assiette.
Enfin, je souhaite m'arrêter plus particulièrement sur le financement de l'AME. Comme je l'ai dit tout à l'heure, les crédits alloués à ce dispositif sont stabilisés à 588 millions d'euros en 2012. Récemment, de nombreuses restrictions à l'accès à l'AME ont été décidées. Le projet de loi de finances pour 2011 a ainsi créé un panier de soins conduisant à exclure la prise en charge de certaines prestations médicales, alors même que le dispositif ne couvre pas de soins « de confort ». En outre, il a été prévu la mise en place d'un agrément préalable pour les soins hospitaliers programmés coûteux. Enfin, un droit de timbre de 30 euros a été institué, que tout bénéficiaire majeur doit acquitter annuellement. Ces restrictions sont d'autant plus inquiétantes que l'AME n'a pas seulement une vocation humanitaire, mais répond aussi à des impératifs de santé publique.
Venons-en à l'article rattaché à la mission « Santé ». Il s'agit de l'article 60 du projet de loi de finances pour 2012. Celui-ci prévoit la création d'un dispositif de couverture mutualisé des risques exceptionnels de responsabilité civile des professionnels de santé exerçant à titre libéral.
Actuellement, lorsqu'un professionnel de santé est condamné à verser une indemnisation dont le montant est supérieur au plafond de garantie prévu dans son contrat d'assurance, celui-ci n'est pas assuré et engage sa responsabilité sur son propre patrimoine. Il s'agit de ce que l'on appelle un « trou de garantie ».
Le dispositif proposé vise à combler ce « trou de garantie ». À cet effet, il prévoit qu'un fonds prend en charge le montant des indemnisations dépassant le plafond de couverture fixé par le contrat d'assurance du professionnel de santé. Ce plafond doit être porté de trois à huit millions d'euros par voie réglementaire.
Il est également prévu que le fonds de garantie soit financé par une contribution annuelle comprise entre 15 et 25 euros versée par l'ensemble des professionnels de santé. Ce montant pourra être modulé en fonction de la spécialité exercée. Non coûteux pour les finances publiques et financé par les professionnels de santé eux-mêmes, il me semble que ce dispositif va dans le bon sens, d'autant qu'il renforce la sécurité juridique de ces derniers.
Je vous propose donc d'adopter cet article sans modification.
En ce qui concerne le budget, j'estime préférable de recommander à la commission de réserver sa position sur l'adoption des crédits de la mission « Santé ».
M. Yannick Botrel. - Je souhaiterais intervenir sur un point particulier, celui de la CMU. Il est assez fréquemment fait état de certaines réticences des professionnels de santé à soigner les bénéficiaires de la CMU. Existe-t-il des analyses précises réalisées sur ce sujet ?
Mme Marie-France Beaufils , présidente . - Les refus d'accueillir les bénéficiaires de la CMU sont en effet très nombreux, notamment en ce qui concerne les soins dentaires.
Mme Michèle André. - Je soutiens notre rapporteur lorsqu'il souligne la nécessité de s'intéresser davantage aux ARS. Ces agences sont un « État dans l'État ». Il y a quelques jours, le directeur de l'ARS d'Auvergne, invité à s'exprimer devant le conseil général du Puy-du-Dôme, affirmait qu'il n'avait de comptes à rendre à personne, étant nommé en Conseil des ministres par le président de la République. Les ARS ont pourtant des comptes à rendre au Parlement. Il serait intéressant de mener des investigations poussées sur le financement de ces agences.
M. Jean-Pierre Caffet, rapporteur spécial . - Un nombre important de refus de soins m'a également été rapporté, notamment ce qui concerne la capitale et la région parisienne. Des associations se sont engagées dans une démarche de « testing » afin d'identifier les praticiens refusant d'accueillir les bénéficiaires de la CMU et de mesurer l'ampleur de ce phénomène. En tout état de cause, cette situation est extrêmement préoccupante. Notre commission pourrait se pencher sur cette question et dresser un bilan plus précis de ces refus de soins.
Il est certain que le Parlement souffre d'un manque de visibilité sur la construction du budget de ces ARS, mais aussi sur l'utilisation qui est faite des crédits qui leurs sont affectés. Ces agences n'ont qu'un an d'existence. Nous disposons par conséquent d'un recul encore insuffisant pour apprécier leur fonctionnement. Toutefois, le Parlement doit disposer d'une information plus précise sur leur financement.
Je m'interroge par ailleurs sur la politique de contractualisation des ARS avec les collectivités territoriales. Les démarches conventionnelles initiées par les collectivités sont très difficiles à faire aboutir.
Mme Marie-France Beaufils , présidente . - Je remercie le rapporteur. J'appuie sa proposition invitant la commission à réserver sa position sur l'adoption des crédits de la mission « Santé ». Je partage également ses interrogations concernant les restrictions qui ont été apportées à l'accès à l'AME.
À l'issue de ce débat, la commission des finances décide de réserver sa position sur les crédits de la mission « Santé » et de proposer au Sénat l'adoption, sans modification, de l'article 60 du projet de loi de finances pour 2012.
*
* *
Réunie à nouveau le jeudi 17 novembre 2011, sous la présidence de M. Philippe Marini, président, la commission, après avoir pris acte des modifications apportées par l'Assemblée nationale, a décidé de proposer au Sénat le rejet des crédits de la mission « Santé » et a confirmé sa décision de proposer l'adoption, sans modification, de l'article 60. Elle a, en outre, décidé de proposer au Sénat le rejet des articles 60 bis et 60 ter .
* 1 L'article L. 5121-17 du code de la santé publique dispose que les médicaments et les produits bénéficiaires d'une autorisation de mise sur le marché (AMM) délivrée par l'AFSSAPS ou par l'Union européenne sont frappés d'une taxe annuelle. Celle-ci est due par le titulaire de l'autorisation.
* 2 Rapport d'information n° 355 (2006-2007) sur le dispositif des agences en matière de sécurité sanitaire, fait par Mme Nicole Bricq au nom de la commission des finances du Sénat.
* 3 Le reste à charge correspond aux sommes engagés par un assurés dans des dépenses de soins qui ne lui sont ni remboursées par l'assurance maladie, ni par sa complémentaire santé.
* 4 Audition du 2 juillet 2008, dont le compte rendu est disponible sur le site internet du Sénat.
* 5 Les recettes du droit de timbre sont estimées, en année pleine, à 5 millions d'euros.
* 6 Il s'agit de la contribution des organismes de protection sociale complémentaire à la couverture universelle complémentaire du risque maladie.
* 7 Rapport sur l'assurance responsabilité civile des professionnels de santé, 24 février 2011.
* 8 Cass. ass. plén. 17 novembre 2000, Perruche (Bull. n° 457)
* 9 Dans les arrêts CEDH 6 octobre 2005, Draon c/ France et Maurice c/ France .
* 10 Article D. 1142-1 du code de la santé publique.
* 11 Rapport de Jean-Pierre Door fait au nom de la commission des affaires culturelles, familiales et sociales de l'Assemblée nationale, n° 464 (XII e législature), 11 décembre 2002, p. 8.
* 12 Décision n° 2011-640 DC du 4 août 2011, loi modifiant certaines dispositions de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires, cons. 32.









