Rapport n° 653 (2014-2015) de M. Alain MILON , Mmes Catherine DEROCHE et Élisabeth DOINEAU , fait au nom de la commission des affaires sociales, déposé le 22 juillet 2015
Disponible au format PDF (5,9 Moctets)
-
LES CONCLUSIONS DE LA COMMISSION
-
AVANT PROPOS
-
EXAMEN DES ARTICLES
-
TITRE LIMINAIRE
RASSEMBLER LES ACTEURS DE LA SANTÉ
AUTOUR D'UNE STRATÉGIE PARTAGÉE
-
Article 1er
(art. L. 1411-1, L. 1411-1-1, L. 1411-2, L. 1411-3,
L. 1411-4 et L. 1431-2 du code de la santé publique ; art. L. 111-2-1,
L. 161-37 et L. 182-2 du code de la sécurité sociale)
Redéfinition des objectifs, du périmètre et des modalités d'élaboration,
de suivi et de révision de la politique de santé
-
Article 1er bis
(art. L. 1411-10 [nouveau] du code de la santé publique)
Prise en compte des spécificités des outre-mer
dans la stratégie nationale de santé
-
Article 1er
-
TITRE IER
RENFORCER LA PRÉVENTION
ET LA PROMOTION DE LA SANTÉ
-
CHAPITRE IER
SOUTENIR LES JEUNES POUR L'ÉGALITÉ
DES CHANCES EN SANTÉ
-
Article 2 [supprimé]
(art. L. 121-4-1 et L. 541-1 du code de l'éducation ;
art. L. 2325-1 du code de la santé publique)
Promotion de la santé en milieu scolaire
-
Article 2 bis A [supprimé]
(art. L. 831-1 du code de l'éducation)
Contribution des services universitaires de médecine préventive
et de promotion de la santé à l'accès aux soins de premier recours
-
Article 2 bis B [supprimé]
(art. L. 5314-2 du code du travail)
Reconnaissance du rôle de prévention, d'éducation
et d'orientation des missions locales en matière de santé
-
Article 2 bis
(art. L. 1111-5 et L. 1111-5-1 [nouveau] du code de la santé publique)
Extension de la dérogation à l'obligation de recueil
du consentement parental pour les actes de prévention
et de soins réalisés par les sages-femmes et les infirmiers
-
Article 2 ter [supprimé]
(art. L. 114-3 du code du service national)
Information des jeunes sur la prévention des conduites à risque
pour la santé lors de la journée défense et citoyenneté
-
Article 2 quater
(art. L. 321-3 du code de la sécurité sociale
et art. L. 120-4 du code du service national)
Information des jeunes en insertion professionnelle
sur l'examen de santé gratuit
-
Article 3
(art. L. 5134-1 et L. 5521-7 du code de la santé publique)
Assouplissement des conditions d'accès des élèves du second degré
à la contraception d'urgence
-
Article 3 bis [supprimé]
(art. 5134-1 du code de la santé publique)
Droit à l'information sur les méthodes contraceptives
et liberté de choix parmi ces méthodes
-
Article 4
(art. 225-16-1 et 227-19 du code pénal ; art. L. 3311-1,
L. 3342-1, L. 3353-3 et L. 3353-4 du code de la santé publique)
Renforcement de la lutte contre la consommation excessive d'alcool
-
Article 4 bis [suppression maintenue]
(art. L. 3323-3 du code de la santé publique)
Définition de la publicité en faveur d'une boisson alcoolique
-
Article 5
(art. L. 2133-1 et L. 3232-8 [nouveau] du code de la santé publique,
art. L. 112-13 [nouveau] du code de la consommation)
Information nutritionnelle complémentaire facultative
sur les emballages alimentaires
-
Article 5 bis A
(art. L. 2133-2 [nouveau] du code de la santé publique)
Interdiction de la mise à disposition de fontaines
proposant des boissons sucrées
-
Article 5 bis B [supprimé]
(art. L. 3231-1 du code de la santé publique)
Participation de l'Union nationale des caisses d'assurance maladie
et de l'Union nationale des organismes complémentaires
d'assurance maladie à la concertation préalable
à l'élaboration du programme national nutrition santé
-
Article 5 bis
(art. L. 2133-1 du code de la santé publique)
Augmentation du taux de la contribution sur les messages publicitaires concernant les aliments manufacturés et les boissons sucrées
et élargissement de son champ d'application
aux messages diffusés sur Internet
-
Article 5 ter [supprimé]
(art. L. 3232-4-1 [nouveau] du code de la santé publique)
Inclusion de la promotion de l'activité physique et des modes
de déplacement actifs dans les campagnes de lutte contre le surpoids
-
Article 5 quater
(art. L. 3232-9 [nouveau] du code de la santé publique)
Prévention de l'anorexie mentale
-
Article 5 quinquies A [supprimé]
(art. 223-2-1 [nouveau] du code pénal
et art. L. 3232-11 du code de la santé publique)
Création d'un délit pénal
d'incitation à la maigreur excessive
-
Article 5 quinquies B [supprimé]
(art. L. 2133-3 [nouveau] du code de la santé publique)
Obligation d'apposer une mention spéciale sur les photographies
de mannequins dont l'apparence a été retouchée
par un logiciel de traitement d'image
-
Article 5 quinquies C [supprimé]
(art. L. 3232-10 [nouveau] du code de la santé publique)
Inclusion de la lutte contre la dénutrition
dans la politique de la santé
-
Article 5 quinquies D
(art. L. 7123-2-1 [nouveau] et L. 7123-27 du code du travail)
Encadrement de l'exercice d'activité de mannequin
au regard de l'indice de masse corporelle
-
Article 5 quinquies E
Encadrement de la mise à disposition des appareils de bronzage
-
Article 2 [supprimé]
-
CHAPITRE IER BIS
LUTTER CONTRE LE TABAGISME
-
Article 5 quinquies
(art. L. 3511-2 et L 3511-2-3 [nouveau] du code de la santé publique)
Interdiction des arômes et des additifs
dans les cigarettes et le tabac à rouler
-
Article 5 sexies A [supprimé]
(art. L. 3511-2-5 [nouveau] du code de la santé publique)
Interdiction des cigarettes à capsules à la date de promulgation de la loi
-
Article 5 sexies
(art. L. 3511-3 du code de la santé publique
et art. 573 du code général des impôts)
Extension aux cigarettes électroniques de l'interdiction de la publicité,
suppression des affichettes et limitation de la publicité
dans les publications professionnelles
-
Article 5 septies A
(art. L. 3511-2-1 du code de la santé publique)
Preuve de la majorité pour l'achat de tabac
-
Article 5 septies [supprimé]
(art. L. 3511-2-4 [nouveau] du code de la santé publique)
Règles d'installation des nouveaux débits de tabac
-
Article 5 octies [supprimé]
(art. L. 3511-3 et L. 3512-2 du code de la santé publique)
Interdiction pour les fabricants et distributeurs de tabac
de faire du mécénat dans le domaine de la santé
-
Article 5 nonies
(art. L. 3511-3-1 [nouveau] du code de la santé publique)
Obligation d'information des acteurs du tabac
sur leurs dépenses de communication et actions de lobbying
-
Article 5 decies
(art. L. 3511-6-1 [nouveau] du code de la santé publique)
Neutralité des emballages de produits du tabac
-
Article 5 undecies
(art. L. 3511-7-1 [nouveau] du code de la santé publique)
Interdiction du vapotage dans certains lieux
et création de lieux dédiés au vapotage
-
Article 5 duodecies
(art. L. 3511-7-2 [nouveau] du code de la santé publique)
Interdiction de fumer dans un véhicule
en présence d'un mineur de moins de 18 ans
-
Article 5 terdecies [supprimé]
(art. L. 3512-2 du code de la santé publique)
Sanction pénale en cas de non-respect du paquet neutre
-
Article 5 quaterdecies [supprimé]
(art. L. 3512-2-1 [nouveau] du code de la santé publique)
Sanction en cas de manquement à l'obligation d'information
incombant aux acteurs du tabac
-
Article 5 quindecies [supprimé]
(art. L. 3512-3 du code de la santé publique)
Application aux personnes morales de la peine prévue en cas de
non-transmission du rapport institué par l'article 5 nonies
-
Article 5 sexdecies
(art. L. 3512-4 du code de la santé publique)
Habilitation des polices municipales
à contrôler les infractions relatives au tabac
-
Article 5 septdecies [supprimé]
(art. 414 du code des douanes)
Renforcement des sanctions infligées
en cas de contrebande de tabac
-
Article 5 octodecies [supprimé]
(art. 569 du code général des impôts)
Contrôle de l'importation et de la commercialisation
des produits du tabac
-
Article 5 novodecies
(art. 572 et 575 du code général des impôts)
Intervention du ministre chargé de la santé en matière d'homologation
des prix du tabac et de définition du régime fiscal du tabac
-
Article 5 vicies [supprimé]
(art. 575 E ter [nouveau] du code général des impôts)
Assujettissement des fournisseurs et des fabricants de tabac
à une contribution sur le chiffre d'affaires
-
Article 5 unvicies [supprimé]
(art. 1810 du code général des impôts)
Renforcement de la sanction prévue
en cas de détention frauduleuse de tabac
-
Article 5 duovicies [supprimé]
Rapport sur les effets du paquet neutre
-
Article 5 quinquies
-
CHAPITRE II
SOUTENIR LES SERVICES DE SANTE AU TRAVAIL
-
Article 6
(art. L. 4623-1 du code du travail)
Exercice des fonctions de médecin du travail
par les collaborateurs médecins
-
Article 6 bis
(art. L. 4612-1 du code du travail)
Reconnaissance du rôle joué par les comités d'hygiène,
de sécurité et des conditions de travail en matière de prévention
-
Article 6 ter [supprimé]
(art. 4624-1 du code du travail)
Présence de données sexuées dans le rapport
d'activité annuel du médecin du travail
-
Article 6
-
CHAPITRE III
SOUTENIR ET VALORISER LES INITIATIVES
DES ACTEURS POUR FACILITER L'ACCÈS DE CHACUN
À LA PREVENTION ET À LA PROMOTION DE LA SANTE
-
Article 7
(art. L. 3121-1, L. 3121-2-2 [nouveau],
L. 6211-3 et L. 6211-3-1 [nouveau] du code de la santé publique)
Tests rapides d'orientation diagnostique et autotests
-
Article 7 bis [supprimé]
(art. L. 1211-6-1 du code de la santé publique)
Non-exclusion du don de sang en raison de l'orientation sexuelle
-
Article 7 ter [nouveau]
(art. L. 1221-5 et L. 1271-2 du code de la santé publique)
Suppression de la contre-indication permanente au don du sang
applicable aux personnes majeures protégées
-
Article 8
(art. L. 3411-3, L. 3411-6 à L. 3411-9 [nouveaux],
et L. 3121-3 à L. 3121-5 du code de la santé publique)
Politique de réduction des risques et des dommages
-
Article 8 bis A [nouveau]
(art. L. 3421-1, L. 3421-1-1 [nouveau],
L. 3421-2 et L. 3421-4 du code de la santé publique)
Création d'une peine d'amende pour tout premier usage illicite
d'une substance stupéfiante
-
Article 8 bis
(art. L. 3411-5-1 [nouveau] du code de la santé publique)
Définition des missions des centres de soins,
d'accompagnement et de prévention en addictologie
-
Article 9
Expérimentation de salles de consommation à moindre risque
-
Article 9 bis
(art. 51 de la loi n° 2009-1436 du 24 novembre 2009 pénitentiaire)
Santé en prison
-
Article 7
-
CHAPITRE IV
INFORMER ET PROTÉGER LES POPULATIONS
FACE AUX RISQUES SANITAIRES
LIÉS À L'ENVIRONNEMENT
-
Article 10
(art. L. 221-1, L. 221-6 et L. 222-1 du code de l'environnement)
Information sur la pollution de l'air
-
Article 11
(art. L. 1334-1, L. 1334-12, L. 1334-14, L. 1334-15, L. 1334-16-1 [nouveau], L. 1334-16-2 [nouveau] et L. 1334-17 du code de la santé publique)
Renforcement de la lutte contre la présence d'amiante
dans les immeubles bâtis
-
Article 11 bis A
(art. L. 221-7 et L. 227-1 du code de l'environnement)
Lutte contre la pollution de l'air intérieur
-
Article 11 bis B
(art. L. 1313-1, L. 1313-3-1, L. 1313-5
et L. 1313-6-1 du code de la santé publique)
Compétence de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail pour l'autorisation
de mise sur le marché des produits biocides
-
Article 11 bis C
(art. L. 1321-4 et L. 1321-7 du code de la santé publique)
Rectification dans les dispositions relatives aux eaux
destinées à la consommation humaine
-
Article 11 bis D
(art. L. 1335-3, L. 1335-4, L. 1335-5
et L. 1337-10 [nouveaux] du code de la santé publique)
Encadrement des installations collectives
de brumisation d'eau pour prévenir la légionellose
-
Article 11 bis E
(art. L. 1337-1 A et L. 1337-11 [nouveaux] du code de la santé publique)
Sanctions administratives en cas de non-respect
des règles sanitaires relatives aux eaux de baignade
-
Article 11 bis F
(art. 13 de la loi n° 2013-619 du 16 juillet 2013
portant diverses dispositions d'adaptation
au droit de l'Union européenne dans le domaine du développement durable)
Autorisation de mise sur le marché de certains produits biocides
-
Article 11 bis
(art. L. 1311-7 du code de la santé publique)
Plans régionaux santé environnement
-
Article 11 ter
(art. L. 1336-1 [nouveau] du code de la santé publique)
Protection contre les risques sanitaires liés au bruit
-
Article 11 quater A
(art. L. 1338-1 à L. 1338-4 [nouveaux] du code de la santé publique)
Lutte contre les espèces végétales et animales
nuisibles à la santé humaine
-
Article 11 quater
(art. L. 5231-2 du code de la santé publique)
Interdiction des jouets ou amusettes
comportant du bisphénol A
-
Article 11 quinquies A [supprimé]
Rapport sur l'application des règlements européens
« cosmétiques », « biocides » et « alimentation »
-
Article 11 quinquies
(art. L. 5232-1 du code de la santé publique)
Protection de l'audition des utilisateurs d'appareils portables
permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes
-
Article 10
-
CHAPITRE V
INFORMER ET PROTÉGER LES POPULATIONS
FACE AUX RISQUES LIÉS AUX ACCIDENTS
DE LA VIE COURANTE
-
TITRE II
FACILITER AU QUOTIDIEN LES PARCOURS DE SANTÉ
-
CHAPITRE IER
PROMOUVOIR LES SOINS PRIMAIRES
ET FAVORISER LA STRUCTURATION
DES PARCOURS DE SANTÉ
-
Article 12
(art. L. 1411-11-1 [nouveau] du code de la santé publique)
Équipes de soins primaires
-
Article 12 bis
(art. L. 1431-2, L. 1434-11 et L. 1434-12 [nouveaux] du code de la santé publique)
Communautés professionnelles territoriales de santé
-
Article 12 ter A [nouveau]
(art. L. 4111-12 et L. 4130-2 [nouveau] du code de la santé publique)
Missions des médecins spécialistes
-
Article 12 ter [supprimé]
(art. L. 1434-13 [nouveau] du code de la santé publique)
Pacte territoire-santé
-
Article 12 quater A [nouveau]
(art. L. 162-5-5 du code de la sécurité sociale)
Obligation de négocier sur le conventionnement des médecins
souhaitant s'installer en zones sous-denses ou sur-denses
-
Article 12 quater [supprimé]
(art. L. 4130-1 du code de la santé publique)
Rôle du médecin en matière de soulagement de la douleur
-
Article 13
(art. L. 1431-2, L. 3211-2-3, L. 3212-5,
L. 3221-1 à L. 3221-4, L. 3221-4-1 A [nouveau], L. 3222-1,
L. 3221-5-1, L. 3311-1 et L. 6143-2 du code de la santé publique)
Organisation des soins psychiatriques
-
Article 13 bis
(art. L. 3211-12-1 du code de la santé publique)
Contrôle du juge des libertés et de la détention
en cas d'hospitalisation sans consentement
-
Article 13 ter
(art. L. 3211-12-2 du code de la santé publique)
Transfert d'une personne en soins psychiatriques
dans un autre établissement de santé
-
Article 13 quater
(art. L. 3222-5-1 [nouveau] du code de la santé publique)
Encadrement du placement
en chambre d'isolement et de la contention
-
Article 13 quinquies
Rapport sur l'infirmerie psychiatrique
de la préfecture de police de Paris
-
Article 14
(art. L. 1431-2 et L. 6327-1, L. 6327-2 et L. 6327-3 [nouveaux]
du code de la santé publique)
Appui aux professionnels
pour la coordination des parcours complexes
-
Article 12
-
CHAPITRE II
FACILITER L'ACCÈS AUX SOINS DE PREMIER RECOURS [suppression maintenue de la division et de l'intitulé]
-
Article 15
(art. L. 6314-1 du code de la santé publique)
Numéro national de permanence des soins
-
Article 16
(art. L. 541-1 du code de l'éducation ; art. L. 2112-2 du code de la santé publique ;
art. L. 162-5, L. 162-5-3, L. 162-5-4 et L. 162-26 du code de la sécurité sociale)
Parcours de soins coordonné pour les enfants de moins de 16 ans
-
Article 16 bis [supprimé]
(art. L. 6323-1 du code de la santé publique)
Autorisation des centres de santé à pratiquer des interruptions
volontaires de grossesse par voie chirurgicale
-
Article 17
(art. L. 162-32-1 du code de la sécurité sociale)
Transposition aux centres de santé des dispositions
applicables aux conventions négociées avec les professionnels
de santé libéraux et modalités d'application de l'accord
liant les centres de santé à l'assurance maladie
-
Article 17 bis A
(art. L. 2311-5 du code de la santé publique)
Élargissement des missions des centres de planification
et d'éducation familiale à la prévention des maladies
transmises par voie sexuelle
-
Article 17 bis B
(art. L. 3111-1 du code de la santé publique)
Mission des centres d'examens de santé
en matière de vaccination
-
Article 17 bis C
Délai de mise en conformité de l'accord national
des centres de santé avec la loi
-
Article 17 bis [supprimé]
(art. L. 2212-5 du code de la santé publique)
Suppression du délai de réflexion entre la première et la deuxième consultation pour une interruption volontaire de grossesse
-
Article 15
-
CHAPITRE III
GARANTIR L'ACCÈS AUX SOINS
-
Article 18
[supprimé]
(art. L. 133-4, L. 161-1-4, L. 161-36-3 et L. 161-36-4 [nouveaux],
L. 162-5, L. 162-9, L. 162-14-1, L. 162-16-1, L. 162-32-1, L. 315-1,
L. 322-1, L. 322-2 et L. 871-1 du code de la sécurité sociale)
Généralisation du tiers payant pour les soins de ville
-
Article 18 bis [supprimé]
Rapport sur la mise en place de la CMU-c à Mayotte
-
Article 18 ter [nouveau]
(art. L. 863-3 du code de la sécurité sociale)
Automaticité du renouvellement de l'aide à la complémentaire santé
pour les bénéficiaires de certaines prestations
-
Article 19
(art. L. 4122-1 du code de la santé publique)
Évaluation des pratiques de refus de soins
par les ordres professionnels
-
Article 20
(art. L. 162-9 et L. 165-6 du code de la sécurité sociale)
Encadrement des tarifs des prestations d'optique
et de soins dentaires pour les bénéficiaires
de l'aide au paiement d'une complémentaire santé
-
Article 20 bis [supprimé]
Information du patient sur l'origine des dispositifs
médicaux orthodontiques et prothétiques
-
Article 18
[supprimé]
-
CHAPITRE IV
MIEUX INFORMER, MIEUX ACCOMPAGNER LES USAGERS
DANS LEUR PARCOURS DE SANTÉ
-
Article 21
(art. L. 1111-1 et L. 1431-2 du code de la santé publique)
Service public d'information en santé
-
Article 21 bis [suppression maintenue]
(art. L. 146-4, L. 146-8 et L. 241-6 du code de l'action sociale et des familles)
Groupe opérationnel de synthèse
pour l'accompagnement des personnes handicapées
-
Article 21 ter
(art. L. 1110-13 [nouveau] du code de la santé publique ;
art. L. 161-37 du code de la sécurité sociale)
Médiation sanitaire et interprétariat linguistique
-
Article 21 quater
(art. L. 312-7-1 [nouveau] du code de l'action sociale et des familles)
Fonctionnement en dispositif intégré
des établissements et services médico-sociaux
-
Article 22
Expérimentation de dispositifs d'accompagnement des patients
-
Article 22 bis [supprimé]
(art. L. 245-8 et L. 245-13 du code de l'action sociale et des familles)
Mise en place du tiers payant par le département
pour l'achat des aides techniques en matière de handicap
-
Article 23 [supprimé]
(art. L. 1111-3-1 [nouveau] du code de la santé publique)
Information du patient sur les coûts de son hospitalisation
-
Article 23 bis [supprimé]
(art. L. 6432-3 du code de la santé publique)
Information du patient en cas d'évacuation sanitaire
à l'initiative de l'agence de santé de Wallis-et-Futuna
-
Article 21
-
CHAPITRE V
RENFORCER LES OUTILS PROPOSÉS AUX PROFESSIONNELS
POUR LEUR PERMETTRE D'ASSURER LA COORDINATION
DU PARCOURS DE LEUR PATIENT
-
Article 24
(art. L. 1112-1 du code de la santé publique)
Lettres de liaison entre l'hôpital et le médecin traitant
-
Article 25
(art. L. 1110-4, L. 1110-4-1 [nouveau], L. 1110-12 [nouveau],
L. 1111-7, L. 1111-8, L. 1111-14, L. 1111-15, L. 1111-16, L. 1111-18, L. 1111-19,
L. 1111-20, L. 1111-21 et L. 1111-22 du code de la santé publique ;
art. L. 161-36-1 A, L. 162-1-14, L. 221-1 et L. 162-5-3 du code de la sécurité sociale)
Refonte du dossier médical personnel
en dossier médical partagé
-
Article 25 bis [nouveau]
(art. L. 1111-23 du code de la santé publique)
Accès des médecins en établissement
au dossier pharmaceutique du patient
-
Article 24
-
CHAPITRE VI
ANCRER L'HÔPITAL DANS SON TERRITOIRE
-
Article 26 A [supprimé]
Mission de l'agence régionale de santé
en matière d'accès aux soins dans des délais raisonnables
-
Article 26
(art. L. 6111-1, L. 6111-1-1 à L. 6111-1-3 et L. 6111-6-1 [nouveaux],
L. 6112-1 à L. 6112-4, L. 6112-4-1 et L. 6112-4-2 [nouveaux]
et L. 6116-5 du code de la santé publique)
Définition du service public hospitalier
et des obligations qui lui sont liées
-
Article 26 bis A
(art. L. 2371-1 [nouveau] du code de la santé publique)
Maisons d'accueil hospitalières
-
Article 26 bis B [supprimé]
(art. L. 6143-2 du code de la santé publique)
Prise en compte de la dimension psychologique
lors de l'élaboration du projet d'établissement à l'hôpital
-
Article 26 bis C
(art. L. 6147-1 du code de la santé publique)
Application du droit de priorité en matière d'urbanisme
à l'Assistance publique - Hôpitaux de Paris
-
Article 26 bis [supprimé]
(art. L. 6141-2-1 et L. 6145-16-1 [nouveau] du code de la santé publique)
Encadrement du recours à l'emprunt
par les établissements publics de santé et leurs groupements
-
Article 26 ter A [supprimé]
(art. L. 6141-1 du code de la santé publique)
Implication des collectivités territoriales
dans la gouvernance des établissements publics de santé
-
Article 26 ter B
(art. L. 6148-7-1 et L. 6148-7-2 [nouveaux] du code de la santé publique)
Recours des établissements publics de santé aux contrats de crédit-bail
-
Article 26 ter [supprimé]
Rapport sur les conditions de mise en oeuvre
d'une mission d'intérêt général pour les établissements
n'appliquant pas de dépassements d'honoraires
-
Article 27
(art. L. 6131-2, L. 6131-3, L. 6132-1 à L. 6132-7, L. 6143-1, L. 6143-4,
L. 6143-7 et L. 6211-21 du code de la santé publique ; art. L. 162-22-13
du code de la sécurité sociale ; art. 40 de la loi n° 2000-1257
du 23 décembre 2000 de financement de la sécurité sociale pour 2000 ;
art. 13 de la loi n° 85-11 du 3 janvier 1985 relative aux comptes consolidés
de certaines sociétés commerciales et entreprises publiques)
Groupements hospitaliers de territoire
-
Article 27 bis
(art. L. 6133?1 du code de la santé publique)
Exploitation commune
par un groupement de coopération sanitaire de moyens
d'une autorisation d'activité de soins ou d'équipement matériel lourd
-
Article 27 ter
(art. L. 111-8-3 [nouveau], L. 111-9, L. 132-3-2, L. 132-6 et L. 211-10 [nouveau]
du code des juridictions financières, art. L. 6161-3 du code de la santé publique)
Extension des missions de contrôle de la Cour des comptes
et des chambres régionales des comptes aux établissements
sanitaires, sociaux ou médico-sociaux privés
-
Article 27 quater
(art. L. 1111-8-2 [nouveau] du code de la santé publique)
Amélioration de la prise en compte de la sécurité
des systèmes d'information par les établissements de santé
-
Article 27 quinquies
(art. L. 6116-3 [nouveau] du code de la santé publique)
Mise en oeuvre de la décision de la Commission européenne
sur la vérification de la compensation aux établissements
de santé privés des charges de service public
-
Article 27 sexies
(art. L. 6161-3-1 du code de la santé publique)
Règles d'organisation financière des établissements de santé privés
non-lucratifs antérieurement soumis au régime de la dotation globale
-
Article 27 septies [nouveau]
(art. L. 6122-15 du code de la santé publique)
Plateaux mutualisés d'imagerie médicale
-
Article 26 A [supprimé]
-
TITRE III
INNOVER POUR GARANTIR LA PÉRENNITÉ
DE NOTRE SYSTÈME DE SANTÉ
-
CHAPITRE IER
INNOVER EN MATIÈRE DE FORMATION
DES PROFESSIONNELS
-
Article 28
(art. L. 4021-1, L. 4021-2, L. 4021-3, L. 4021-4, L. 4021-5, L. 4021-6,
L. 4021-7, L. 4021-8, L. 4124-6-1, L. 4133-1 à L. 4133-4, L. 4143-1 à L. 4143-4,
L. 4153-1 à L. 4153-4, L. 4236-1 à L. 4236-4, L. 4242-1, L. 4382-1, L. 4234-6-1 et
L. 6155-1 du code de la santé publique ; art. L. 162-5, L. 162-9, L. 162-12-2,
L. 162-12-9, L. 162-14, L. 162-14-1, L. 162-16-1
et L. 162-32-1 du code de la sécurité sociale)
Redéfinition de l'obligation
de développement professionnel continu (DPC)
-
Article 28 bis A
(art. L. 811-1 du code rural et de la pêche maritime)
Prise en compte de la promotion de la santé
dans l'enseignement agricole
-
Article 28 bis
(art. L. 632-2 et L. 632-4 du code de l'éducation)
Réorientation des médecins en exercice
-
Article 29
(art. L. 4311-12, L. 6323-1 et L. 6323-3 du code de la santé publique)
Stages des étudiants paramédicaux et création de centres de santé pluriprofessionnels universitaires et de maisons de santé pluriprofessionnelles universitaires
-
Article 28
-
CHAPITRE II
INNOVER POUR PRÉPARER LES MÉTIERS DE DEMAIN
-
Article 30
(art. L. 4301-1 et L. 4161-1 du code de la santé publique)
Création d'un exercice en pratique avancée
pour les professions paramédicales
-
Article 30 bis A [supprimé]
(art L. 4312-1 à L. 4312-9 du code de la santé publique)
Suppression de l'ordre des infirmiers
-
Article 30 bis [suppression maintenue]
(art. L. 313-26 du code de l'action sociale et des familles)
Conditions de délégation des actes de soins infirmiers
-
Article 30 ter
(art. L. 4393-8 à L. 4393-15 [nouveaux] et L. 4394-4 du code de la santé publique)
Statut des assistants dentaires
-
Article 30 quater
(art. L. 4111-1-2 et L. 4221-1-1 [nouveaux] du code de la santé publique)
Accès des non ressortissants communautaires au troisième cycle
d'études médicales ou à une formation médicale complémentaire
-
Article 30 quinquies
(art. L. 4321-1 et L. 4323-4-1 [nouveau] du code de la santé publique)
Clarification des dispositions relatives à la profession
de masseur-kinésithérapeute
-
Article 30 sexies
(art. L. 4322-1 et L. 4323-4-2 [nouveau] du code de la santé publique)
Évolution du statut des pédicures-podologues
-
Article 31
(art. L. 2212-1 à L. 2212-8, L. 2212-10, L. 2213-2,
L. 2222-1, L. 4151-1 et L. 4151-2 du code de la santé publique)
Élargissement du champ de compétences des sages-femmes
aux IVG médicamenteuses, à l'examen postnatal et aux vaccinations
-
Article 31 bis
(art. L. 6153-1, L. 6153-2 et L. 6153-3 [nouveaux] du code de la santé publique)
Statut d'agent public pour les étudiants en médecine,
en odontologie, en pharmacie et en maïeutique
-
Article 32 [suppression maintenue]
(art. L. 5125-1-1 A et L. 5125-1-1 B [nouveau] du code de la santé publique)
Compétence des pharmaciens en matière de vaccination
-
Article 32 bis
(art. L. 3111-4 du code de la santé publique)
Objectif de protection des patients
pour la vaccination des professionnels de santé
-
Article 32 ter
(art. 3 de l'ordonnance n° 2005-649 du 6 juin 2005
relative aux marchés passés par certaines personnes
publiques ou privées non soumises au code des marchés publics )
Statut et principes de fonctionnement
de l'Académie nationale de pharmacie
-
Article 32 quater [nouveau]
(art. L. 4231-4 et L. 4234-10 du code de la santé publique)
Composition du Conseil national de l'ordre des pharmaciens
-
Article 33
(art. L. 3511-10 [nouveau], L. 4151-4 et L. 4311-1 du code de la santé publique)
Prescription de substituts nicotiniques
-
Article 33 bis [supprimé]
Consultation d'accompagnement à l'arrêt du tabac
pour les femmes enceintes
-
Article 34
(art. L. 6143-7, L. 6146-3 [nouveau], L. 6152-1-1 [nouveau]
et L. 6152-6 du code de la santé publique et art. L. 1251-60 du code du travail)
Encadrement du recrutement des praticiens temporaires
et création d'une position de praticien remplaçant titulaire
-
Article 34 bis A
(art. L. 6154-2 à L. 6154-5, L. 6154-5-1 [nouveau],
L. 6154-6 et L. 6154-7 du code de la santé publique)
Encadrement de l'activité libérale des praticiens hospitaliers
en établissement public de santé
-
Article 34 bis
(art. L. 5125-17 et L. 5125-17-1 [nouveau] du code de la santé publique)
Assouplissement des règles de détention du capital social
des sociétés exploitant une pharmacie d'officine
-
Article 34 ter A [nouveau]
(art. L. 5125-21 du code de la santé publique)
Remplacement d'un titulaire d'officine
-
Article 34 ter
(art. 135 de la loi n° 2004-806 du 9 août 2004
relative à la politique de santé publique)
Prolongation d'activité des praticiens hospitaliers
au-delà de la limite d'âge
-
Article 34 quater
(art. 138 de la loi n° 2004-806 du 9 août 2004
relative à la politique de santé publique)
Report de l'âge maximal d'activité des médecins et des infirmiers
au titre du cumul emploi-retraite
-
Article 30
-
CHAPITRE III
INNOVER POUR LA QUALITÉ DES PRATIQUES,
LE BON USAGE DU MÉDICAMENT ET LA SÉCURITÉ DES SOINS
-
Article 35
(art. L. 161-37 du code de la sécurité sociale)
Information des professionnels
sur l'état des connaissances scientifiques
-
Article 35 bis A [supprimé]
(art. L. 1142-30 [nouveau] du code de la santé publique)
Prescription d'activités physiques adaptées
-
Article 35 bis B
(art. L. 5125-39 du code de la santé publique)
Encadrement de la dispensation de médicaments par voie électronique
-
Article 35 bis [supprimé]
(art. L. 5132-10 [nouveau] du code de la santé publique)
Lutte contre la résistance aux antibiotiques
-
Article 35 ter
(art. L. 5211-4-1 [nouveau], L. 5211-6, L. 5212-2-1
et L. 5212-2-2 [nouveaux], L. 5461-4-2 [nouveau], L. 5461-6-1
et L. 5461-6-2 [nouveaux], L. 5461-9 et L. 5471-1 du code de la santé publique)
Obligations d'information des fabricants de dispositifs médicaux
-
Article 35 quater
(art. L. 161-38 du code de la sécurité sociale)
Logiciels d'aide à la prescription médicale
et d'aide à la dispensation officinale
-
Article 36
(art. L. 5111-4 [nouveau], L. 5121-29 à L. 5121-34 [nouveaux],
L. 5124-6, L. 5124-17-2, L. 5124-17-3 [nouveau],
L. 5126-4 et L. 5423-8 du code de la santé publique)
Lutte contre les ruptures d'approvisionnement de produits de santé
-
Article 36 bis
(art. L. 4211-5-1 [nouveau] du code de la santé publique)
Dispensation de médicaments en urgence
en cas d'accident nucléaire ou d'acte terroriste
-
Article 36 ter
(art. L. 5214-1 du code de la santé publique)
Aménagement de l'interdiction des tubulures comportant du diphtalate
-
Article 36 quater
[nouveau]
(art. L. 6316-2 du code de la santé publique)
Charte de téléradiologie
-
Article 35
-
CHAPITRE IV
DÉVELOPPER LA RECHERCHE
ET L'INNOVATION EN SANTÉ
AU SERVICE DES MALADES
-
Article 37
(art. L. 1121-13-1 [nouveau], L. 2151-5, L. 4211-9-1,
L. 4211-9-2 [nouveau] et L. 5121-1 du code de la santé publique)
Définition d'une convention unique de recherche,
autorisation de la recherche biomédicale sur des gamètes
destinés à constituer un embryon, autorisation d'importation
et d'exportation par les établissements de santé des médicaments
de thérapie innovante préparés ponctuellement et autorisation
pour les établissements de santé de fabriquer des médicaments
de thérapie innovante dans le cadre de recherches biomédicales
-
Article 37 bis
(art. L. 161-37 du code de la sécurité sociale)
Organisation par la Haute Autorité de santé
de consultations avec les entreprises de produits innovants
préalablement à l'évaluation par essais cliniques
-
Article 37
-
TITRE IV
RENFORCER L'EFFICACITÉ DES POLITIQUES PUBLIQUES ET LA DÉMOCRATIE SANITAIRE
-
CHAPITRE IER
RENFORCER L'ANIMATION TERRITORIALE
CONDUITE PAR LES ARS
-
Article 38
(art. L. 1434-1 à L. 1434-6, L. 1434-6-1 [nouveau], L. 1434-7 à 1434-10, L. 1431-2, L. 1432-1, L. 1432-3, L. 1432-4, L. 1433-2, L. 1435-4-2, L. 1435-5-1 à L. 1435-5-4, L. 3131-7, L. 3131-8, L. 3131-11, L. 6211-16, L. 6212-3, L. 6212-6, L. 6222-2, L. 6222-3, L. 6222-5, L. 6223-4, L. 6241-1 du code de la santé publique ;
art. 151 ter du code général des impôts ; art. L. 632-6 du code de l'éducation)
Réforme de l'animation territoriale
conduite par les agences régionales de santé
-
Article 38 bis [supprimé]
(art. L. 1431-2 du code de la santé publique)
Association de tous les acteurs concernés
à la régulation de l'offre de services de santé
-
Article 38 ter
(art. L. 3115-1 et L. 3115-3 du code de la santé publique)
Contrôles sanitaires aux frontières
-
Article 39
(art. L. 1431-2, L. 1435-12 [nouveau]
et L. 4001-1 [nouveau] du code de la santé publique)
Renforcement des dispositifs d'alerte sanitaire
-
Article 39 bis
(art. L. 1413-14 du code de la santé publique)
Extension du champ de déclaration des infections nosocomiales
et événements graves liés à des soins
-
Article 38
-
CHAPITRE II
RENFORCER L'ALIGNEMENT STRATÉGIQUE
ENTRE L'ÉTAT ET L'ASSURANCE MALADIE
-
Article 40
(art. L. 182-2-1-1 et L. 182-2-3 du code de la sécurité sociale ;
art. L. 1431-2 et L. 1433-1 du code de la santé publique)
Plan national de gestion du risque
-
Article 40 bis [supprimé]
(art. L. 221-1 du code de la sécurité sociale)
Présence de données sexuées dans le rapport d'activité
et de gestion de la Caisse nationale d'assurance maladie
-
Article 41
(art. L. 162-5, L. 162-14-4 et L. 162-14-5 [nouveaux],
L. 162-14-1-2, L. 162-15 et L. 182-2-3 du code de la sécurité sociale
et art. L. 1432-2 et L. 4031-2 du code de la santé publique)
Principes cadres définis par l'État
pour la négociation des conventions nationales
-
Article 41 bis
[supprimé]
Expérimentations spécifiques aux départements d'outre-mer
en matière de dépistage, d'organisation des soins et de recherche
-
Article 40
-
CHAPITRE III
RÉFORMER LE SYSTÈME D'AGENCES SANITAIRES
-
Article 42
Habilitation à réformer le système d'agences sanitaires par ordonnance
-
Article 42 bis A
Habilitation à favoriser l'égal accès des femmes
et des hommes aux instances délibérantes des agences régionales de santé et des agences sanitaires par ordonnance
-
Article 42 bis
(art. 1340-2 à L. 1340-6 [nouveaux], L. 1341-1, L. 1341-2,
L. 1341-3, L. 1342-1, L. 1413-4 et L. 6141-4 du code de la santé publique)
Transfert du pilotage de la toxicovigilance de l'Institut national
de veille sanitaire à l'agence nationale de la sécurité sanitaire
de l'alimentation, de l'environnement et du travail
-
Article 42 ter A
(art. L. 1417-1 du code de la santé publique)
Accès des personnes handicapées aux programmes
de prévention et d'éducation à la santé
-
Article 42 ter
(art. L. 1418-1, L. 5311-1 et L. 5311-2 du code de la santé publique)
Transfert du pilotage de la biovigilance de l'agence nationale de la sécurité du médicament et des produits de santé à l'agence de la biomédecine
-
Article 42 quater
(art. L. 3132-1, L. 3132-3, L. 3133-1, L. 3133-2, L. 3133-3, L. 3133-4,
L. 3133-7, L. 3134-1, L. 3134-2 et L. 3134-3 du code de la santé publique)
Réserve sanitaire
-
Article 42
-
CHAPITRE IV
ASSOCIER LES USAGERS À L'ÉLABORATION
DE LA POLITIQUE DE SANTÉ ET RENFORCER LES DROITS
-
Article 43 A [supprimé]
(art. L. 1110-8 et L. 1111-2 du code de la santé publique)
Information du patient sur ses possibilités
de prise en charge en ambulatoire ou à domicile
-
Article 43 B
(art. L. 1114-1 du code de la santé publique)
Droit à la formation des représentants des usagers
-
Article 43
(art. L. 1142-22, L. 1222-5, L. 1313-4, L. 1413-8, L. 1417-6, L. 1418-3,
L. 3135-2, L. 5322-1 et L. 6113-10-1 du code de la santé publique)
Représentation des usagers au sein des agences sanitaires
-
Article 43 bis
(art. L. 1114-1, L. 1451-1, L. 1451-3, L. 1453-1, L. 1453-2,
L. 1454-3, L. 1454-3-1 [nouveau] et L. 5442-13 du code de la santé publique)
Transparence des liens d'intérêt entre les laboratoires pharmaceutiques
et les autres acteurs du monde de la santé
-
Article 43 ter
(art. L. 1451-1 et L. 1451-4 du code de la santé publique ;
art. L 162-17-3 du code de la sécurité sociale)
Rôle des agences sanitaires en matière de liens d'intérêt
-
Article 43 quater
(art. L. 161-37 du code de la sécurité sociale)
Droit d'alerte auprès de la Haute Autorité de santé
des associations d'usagers du système de santé
-
Article 43 quinquies
(art. L. 162-17-4-2 [nouveau] du code de la sécurité sociale)
Accord-cadre entre le comité économique des produits de santé
et les associations de patients et de lutte contre les inégalités de santé
-
Article 44
(art. L. 1112-3 et L. 6144-1 du code de la santé publique)
Renforcement des commissions des usagers
dans les établissements de santé
-
Article 45
(art. L. 1143-1 à L. 1143-23 [nouveaux] du code de la santé publique)
Action de groupe dans le domaine de la santé
-
Article 45 bis A
(art. L. 1142-3-1 du code de la santé publique)
Inclusion des dommages liés à des actes à finalité abortive
et contraceptive dans le champ de réparation par l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes
et des infections nosocomiales
-
Article 45 bis B
(art. L. 221-1 et L. 221-3-1-1 [nouveau] du code de la sécurité sociale)
Maîtrise du risque contentieux
par la Caisse nationale d'assurance maladie
-
Article 45 bis
(art. L. 1142-24-5 du code de la santé publique)
Indemnisation des victimes du benfluorex
-
Article 45 ter
(art. L. 1142-28 du code de la santé publique)
Délai de prescription des actions formées
devant l'Office national d'indemnisation des accidents médicaux,
des infections nosocomiales et des affections iatrogènes
-
Article 46
(art. L. 1110-4, L. 1111-5, L. 1111-7
et L. 1111-18 du code de la santé publique)
Accès aux informations de santé
-
Article 46 bis
(art. L. 1141-5 à L. 1141-7 du code de la santé publique)
Droit à l'oubli pour les anciens malades du cancer
-
Article 46 ter A
(art. L. 111-8 du code des assurances)
Extension du principe de non-discrimination des donneurs
en matière d'assurance aux dons de cellules et de gamètes
-
Article 46 ter [supprimé]
(art. L. 1232-1 et L. 1232-6 du code de la santé publique)
Renforcement du consentement présumé au don d'organes
-
Article 43 A [supprimé]
-
CHAPITRE V
CRÉER LES CONDITIONS D'UN ACCÈS
OUVERT AUX DONNÉES DE SANTÉ
-
CHAPITRE VI
RENFORCER LE DIALOGUE SOCIAL
-
Article 48
(art. L. 6156-1 à L. 6156-7 [nouveaux] du code de la santé publique)
Droit syndical et Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé
-
Article 49
(art. L. 6146-1, L. 6143-2-1, L. 6142-7-3, L. 6143-7-5,
L. 6144-2, L. 6161-1-1 [nouveau], L. 6161-2, L. 6161-2-1
et L. 6161-2-2 [nouveaux] du code de la santé publique)
Gouvernance hospitalière
-
Article 49 bis
Dispositions transitoires liées
à la nouvelle délimitation des régions
-
Article 48
-
TITRE V
MESURES DE SIMPLIFICATION
ET D'HARMONISATION
-
Article 50 A
(art. L. 324-1 du code de la sécurité sociale)
Allègement de la procédure de protocole de soins
pour les patients souffrant d'une affection de longue durée
-
Article 50 B
(art. 53 de la loi n° 2000-1257 du 23 décembre 2000
de financement de la sécurité sociale pour 2001)
Reconnaissance automatique par le fonds d'indemnisation
des victimes de l'amiante du lien établi par un organisme de sécurité sociale entre le décès d'une victime et son exposition à l'amiante
-
Article 50
Régime des groupements de coopération sanitaire
-
Article 50 bis
(art. L. 141-2-2 [nouveau] du code de la sécurité sociale)
Communication du dossier médical dans les litiges
opposant un employeur à un organisme social sur la reconnaissance
du caractère professionnel d'une affection
-
Article 51
Habilitation à simplifier et harmoniser le droit par ordonnance
(régime des établissements de santé, pharmacies à usage intérieur,
gestion administrative et exercice de certains professionnels,
sécurité sanitaire, traitement des données personnelles de santé)
-
Article 51 bis
(art. L. 1435-5 du code de la santé publique)
Rôle des centres de santé
dans l'organisation de la permanence des soins
-
Article 51 ter
(art. L. 4351-1 du code de la santé publique)
Missions des manipulateurs d'électroradiologie médicale
-
Article 51 quater
(art. L. 6223-1 du code de la santé publique)
Précisions relatives aux missions
et au fonctionnement des centres de santé
-
Article 51 quinquies
(art. 25 de la loi n° 86-33 du 9 janvier 1986
portant dispositions statutaires relatives à la fonction publique hospitalière)
Création d'un comité consultatif national unique
pour l'ensemble des corps hospitaliers de catégorie A
-
Article 51 sexies
Habilitation à modifier les règles relatives à l'expression
de la volonté d'une personne sous protection juridique par ordonnance
-
Article 51 septies
[supprimé]
Habilitation à adapter les dispositions
relatives aux ordres des professions de santé par ordonnance
-
Article 51 octies
(art. L. 4031-1 du code de la santé publique)
Transfert des biens, droits et obligations des unions régionales
des professionnels de santé et suppression des fédérations régionales
-
Article 52
(art. L. 2223-19, L. 2223-19-1 et L. 2223-20 du code général
des collectivités territoriales et art. L. 3111-4-1 du code de la santé publique)
Encadrement de la thanatopraxie
-
Article 53
Habilitation à prendre par ordonnance des mesures d'adaptation
au droit européen et au droit international
-
Article 53 bis
(art. L. 1111-3-2 du code de la santé publique)
Information des patients sur l'autorisation d'exercer
et l'assurance des professionnels de santé
-
Article 53 ter
(art. L. 4381-4 du code de la santé publique)
Exercice des professions de santé par des ressortissants
de pays non membres de l'Union européenne
-
Article 54 [suppression maintenue]
(art. L. 5542-6-1 du code des transports)
Mise en conformité avec la convention du travail maritime
-
Article 54 bis
(art. L. 231-2 à L. 231-2-3 du code du sport)
Assouplissement des règles relatives au certificat médical obligatoire
pour l'obtention d'une licence d'une fédération sportive
-
Article 54 ter
(art. L. 552-1 et L. 552-4 du code de l'éducation)
Exemption des élèves participant aux associations sportives
des établissements scolaires de l'obligation
de certification de non contre-indication
-
Article 55
Habilitation à réformer par ordonnance
le service de santé des armées et l'institution nationale des invalides
-
Article 56
Habilitation à adapter la loi par ordonnance
dans les outre-mer
-
Article 56 bis
[supprimé]
Présence de données relatives aux outre-mer
dans les statistiques nationales déclinées au niveau local
-
Article 57
Habilitation à prendre des mesures de coordination par ordonnance
-
Article 58
Ratification d'ordonnances relatives à Mayotte
-
Article 50 A
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES AUDITIONNÉES
PAR LES RAPPORTEURS
-
AMENDEMENTS NON ADOPTÉS PAR LA
COMMISSION
N° 653
SÉNAT
SESSION EXTRAORDINAIRE DE 2014-2015
|
Enregistré à la Présidence du Sénat le 22 juillet 2015 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur le projet de loi , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE après engagement de la procédure accélérée, de modernisation de notre système de santé ,
Par M. Alain MILON, Mmes Catherine DEROCHE et Élisabeth DOINEAU,
Sénateurs
Tome 1 : Rapport
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; M. Gérard Dériot, Mmes Colette Giudicelli, Caroline Cayeux, M. Yves Daudigny, Mme Catherine Génisson, MM. Jean-Pierre Godefroy, Gérard Roche, Mme Laurence Cohen, M. Gilbert Barbier, Mme Aline Archimbaud , vice-présidents ; Mme Agnès Canayer, M. René-Paul Savary, Mme Michelle Meunier, M. Jean-Louis Tourenne, Mme Élisabeth Doineau , secrétaires ; M. Michel Amiel, Mme Nicole Bricq, MM. Olivier Cadic, Jean-Pierre Caffet, Mme Claire-Lise Campion, MM. Jean-Noël Cardoux, Daniel Chasseing, Olivier Cigolotti, Mmes Karine Claireaux, Annie David, Isabelle Debré, Catherine Deroche, M. Jean Desessard, Mme Chantal Deseyne, M. Jérôme Durain, Mmes Anne Emery-Dumas, Corinne Féret, MM. Michel Forissier, François Fortassin, Jean-Marc Gabouty, Mme Françoise Gatel, M. Bruno Gilles, Mmes Pascale Gruny, Corinne Imbert, MM. Éric Jeansannetas, Georges Labazée, Jean-Baptiste Lemoyne, Mmes Hermeline Malherbe, Brigitte Micouleau, Patricia Morhet-Richaud, MM. Jean-Marie Morisset, Philippe Mouiller, Louis Pinton, Mmes Catherine Procaccia, Stéphanie Riocreux, M. Didier Robert, Mme Patricia Schillinger, MM. Michel Vergoz, Dominique Watrin, Mme Evelyne Yonnet . |
Voir le(s) numéro(s) :
|
Assemblée nationale ( 14 ème législ.) : |
2302 , 2673 , 3673 et T.A. 505 |
|
|
Sénat : |
406 , 592, 627 , 628 et 654 (2014-2015) |
|
|
AVANT PROPOS
Mesdames, Messieurs,
Les grandes lignes du projet de loi relatif à la santé ont été annoncées il y a un peu plus d'un an, en juin 2014, avant que sa teneur exacte en soit arrêtée par le Conseil des ministres le 15 octobre 2014.
Rebaptisé « projet de loi de modernisation de notre système de santé » lors de son passage à l'Assemblée nationale, son contenu a notablement évolué. De 57 articles lors de son dépôt, le projet de loi est passé à 209 articles lorsque celle-ci l'a adopté le 14 avril, le Gouvernement ayant lui-même introduit une cinquantaine d'articles nouveaux par voie d'amendement. Certains articles importants ont par ailleurs été entièrement réécrits, en réponse aux vives réactions suscitées par le texte initial, après avoir été confiés au réexamen de groupes de travail mis en place en janvier dernier.
Le projet de loi comporte des mesures de nature et d'importance très différentes.
Certaines relèvent de la politique de santé publique, dans le prolongement de la loi du 9 août 2004.
D'autres se veulent plus structurantes pour l'organisation et le fonctionnement du système de santé. Elles portent sur la place des différents acteurs, hospitaliers ou libéraux, et sur l'articulation de leurs missions dans l'optique de la mise en place d'un parcours de prise en charge du patient.
Le projet de loi prévoit aussi la généralisation du tiers payant, question touchant quant à elle à la relation financière entre le patient, le soignant et les organismes d'assurance.
Plusieurs dispositions concernent l'exercice des professions de santé, la place des patients dans l'organisation sanitaire ou l'accès aux données de santé.
Enfin, le texte comporte beaucoup de mesures techniques, ainsi qu'une dizaine d'articles visant à habiliter le Gouvernement à légiférer par ordonnances sur un grand nombre de sujets.
Les trois rapporteurs désignés par la commission des affaires sociales ont mené plus de cent heures d'auditions ayant permis de confronter les points de vue de près de 200 acteurs du système de santé. À cette occasion, ils ont pu vérifier qu'en dépit de multiples travaux ou débats lancés avant la préparation du projet de loi, ce n'est qu'après son dépôt à l'Assemblée nationale qu'ont véritablement eu lieu, en urgence, les concertations utiles, et qu'il reste de nombreuses oppositions, fondées, à tout ou partie du texte.
Le projet de loi revêtait dès l'origine un caractère disparate et souvent plus déclaratif que normatif. Son examen à l'Assemblée nationale a conduit à l'accentuer.
Vos rapporteurs ne tenteront pas d'en réaliser l'impossible synthèse, préférant exposer les détails de chaque disposition dans l'examen des articles.
Ils souhaitent néanmoins auparavant effectuer quelques rappels sur la genèse de ce texte, fruit d'une méthode peu lisible et parfois déconcertante, avant d'en mentionner les principales dispositions.
Ils présenteront également la ligne générale suivie par la commission des affaires sociales.
Celle-ci a approuvé sans modification ou avec des modifications rédactionnelles un nombre conséquent d'articles, représentant globalement la moitié des dispositions du texte.
Elle a en revanche supprimé 50 articles. Certains d'entre eux, comme la généralisation du tiers payant, suscitent une opposition de fond. D'autres, qui ne figuraient pas dans le texte initial, soulèvent des questions dont la commission considère qu'elles méritent d'être abordées dans un autre cadre, en particulier lors de la révision des lois de bioéthique. La commission a également supprimé un nombre important d'articles qui lui ont semblé relever du domaine réglementaire ou procéder d'une démarche purement déclarative faute de réelle portée juridique.
Enfin, la commission a adopté des modifications de fond sur une quarantaine d'articles dont elle a reconnu l'intérêt mais qui ne lui ont pas paru pouvoir être adoptés en l'état.
Exposé général
LA GENÈSE DU PROJET DE LOI : UN CHEMINEMENT LABORIEUX QUI DÉBOUCHE SUR UN TEXTE DISPARATE
DES CONTOURS ET UN CONTENU LONGTEMPS RESTÉS DANS LE FLOU
Attendu et annoncé de longue date, le projet de loi relatif à la santé a été déposé le 15 octobre 2014 après que ses contours, son contenu et sa portée ont fait l'objet, durant plus de deux ans, de nombreuses spéculations.
Le 7 septembre 2012, annonçant sa volonté d'établir un « pacte de confiance pour l'hôpital », la ministre des affaires sociales et de la santé indiquait que les dispositions législatives nécessaires à sa mise en oeuvre s'intégreraient dans « une grande loi d'accès aux soins ».
Le 8 février 2013, à Grenoble, le Premier ministre Jean-Marc Ayrault, tout en annonçant la désignation d'un comité des sages composé de sept personnalités et chargé de proposer les axes de la « stratégie nationale de santé » mentionnée dans sa déclaration de politique générale de juillet 2012, évoquait plus précisément la prévention des maladies et l'éducation à la santé, ainsi que la santé mentale, ajoutant que les réformes les concernant trouveraient leur place dans la « loi de santé publique » qui serait proposée au Parlement en 2014.
Le 23 septembre 2013, la ministre des affaires sociales rendait public le rapport, en date du 21 juin précédent, établi par le comité des sages présidé par Alain Cordier. La ministre exposait les principes et les objectifs de la stratégie nationale de santé, indiquant qu'elle présenterait en 2014 une « loi de stratégie nationale de santé pour mettre en oeuvre ces axes prioritaires ».
Loi d'accès aux soins, loi de santé publique, loi de stratégie nationale de santé ? Ces variations sémantiques sont révélatrices du flou qui a subsisté, tout au long de la préparation de ce texte, quant à son périmètre et ses ambitions . Le projet déposé en octobre 2014 ne répond véritablement à aucune de ces trois définitions tout en comportant des dispositions se rattachant à chacune d'entre elles.
Bien que la généralisation du tiers payant, mesure emblématique du texte, soit présentée à ce titre, l'accès aux soins ne constitue pas pour autant la trame du projet de loi. Le Gouvernement a utilisé d'autres véhicules législatifs (loi du 14 juin 2013 1 ( * ) , pour la généralisation de la complémentaire santé, ou lois de financement de la sécurité sociale), pour prendre des dispositions inspirées par le même objectif, et continuera vraisemblablement à le faire.
Alors que la ministre avait annoncé en septembre 2013 que seraient inscrits « pour la première fois dans la loi des indicateurs d'état de santé par population » et que celle-ci afficherait également « des objectifs chiffrés d'amélioration de la santé des Français », rien de tel ne figure finalement dans le texte. La ministre a au contraire récusé en juin 2014 toute analogie avec « une loi de santé publique où les objectifs se comptent par dizaines », voulant ainsi se démarquer de la loi du 9 août 2004 relative à la politique de santé publique. Le texte initial comportait d'ailleurs très peu de mesures relatives à la prévention, avant que ne soient ajoutées par voie d'amendements toute une série de dispositions concernant notamment la lutte contre le tabac ou la santé environnementale.
Enfin, il est difficile de percevoir dans ce texte la dimension stratégique que lui prête le Gouvernement, ou d'y voir, et ce moins encore après son passage à l'Assemblée nationale, la déclinaison d'une vision globale et cohérente de la politique de santé. La stratégie nationale de santé, détaillée dans une feuille de route publiée en septembre 2013, juxtapose des mesures de nature et de portée très diverses, dont certaines sont formulées en objectifs très généraux, et seule une partie d'entre elles se retrouve dans ce projet de loi. Elle devait s'accompagner de la mise en place d'un outil de pilotage gouvernemental, le comité interministériel pour la santé, qui a effectivement été créé par un décret du 18 juin 2014 2 ( * ) , mais dont le rôle est jusqu'à présent resté des plus discret. Surtout, les dispositions qui se voulaient les plus structurantes, en vue d'engager la « révolution du premier recours » et de donner corps à la médecine de parcours, ont dû être entièrement revues, en urgence, entre le dépôt du texte et son examen par l'Assemblée nationale.
Au total, le projet de loi regroupe des dispositions d'importance très variable sur l'organisation et la mise en oeuvre de la politique de santé publique, sur les professions de santé, sur les conditions d'exercice de la médecine de ville et de l'activité hospitalière, sans qu'apparaisse véritablement la logique qui les réunit, dans un texte auquel le Gouvernement ne prétend d'ailleurs pas donner vocation à englober toute sa politique de santé.
UNE MÉTHODE PEU LISIBLE ET PARFOIS DÉCONCERTANTE
La longue phase de préparation du projet de loi a été jalonnée de nombreux travaux confiés à des personnalités qualifiées (rapport Couty sur le « pacte de confiance pour l'hôpital », rapport Cordier sur la stratégie nationale de santé, rapport Compagnon sur la démocratie sanitaire, rapport Devictor sur « l'approche territoriale et populationnelle de l'offre en santé »), ainsi que de débats en région sur la stratégie nationale de santé, lancés d'ailleurs postérieurement à la présentation de celle-ci.
Toutefois, l'articulation entre cette succession d'initiatives, l'élaboration du texte par le ministère de la santé et les arbitrages finalement intervenus paraît peu évidente . Cette période préparatoire n'a pas véritablement permis de clarifier les intentions du Gouvernement, qui a présenté les orientations générales du texte en juin 2014, neuf mois après la publication de la « feuille de route » sur la stratégie nationale de santé, le projet de loi lui-même ayant été délibéré en Conseil des ministres quatre mois plus tard, mi-octobre 2014.
C'est alors que sont véritablement apparues les limites de cette méthode peu lisible , le projet de loi ayant suscité dès son dépôt un profond rejet des professionnels de santé , alors même que leur adhésion était indispensable à la « réforme structurelle » annoncée par le Gouvernement, puisque celle-ci visait à renforcer leur coopération et à améliorer la coordination des soins.
Cette situation a dans un premier temps conduit la ministre de la santé, en décembre 2014, à devoir annoncer le report au printemps 2015 de l'examen du projet de loi par l'Assemblée nationale, initialement envisagé au mois de janvier. Elle déclarait alors souhaiter « prendre quelques semaines de plus pour améliorer la loi santé ».
Dans un second temps, fin janvier 2015, le Gouvernement a mis en place quatre groupes de travail chargés de faire évoluer le texte du projet de loi avant son passage au Parlement sur les principales dispositions contestées : la généralisation du tiers payant, l'organisation des soins dans les territoires, le service public hospitalier. La ministre de la santé lançait en parallèle deux nouvelles missions , l'une sur la place du médecin généraliste et du médecin traitant dans le système de soins et sur l'amélioration du parcours des patients en ville, l'autre sur le rôle de la médecine spécialisée libérale.
Il s'agissait ni plus ni moins de revenir sur des dispositions que le Gouvernement considérait comme essentielles et dont on aurait pu attendre qu'elles aient fait préalablement l'objet d'une préparation particulièrement minutieuse et concertée. Le Président de la République lui-même, en déclarant le 5 février 2015 que le tiers payant ne serait mis en place que si un mécanisme simple de paiement était possible pour les professionnels de santé, renforçait le sentiment d'une mesure mal préparée, inscrite dans le texte sans que le Gouvernement se soit réellement assuré de sa faisabilité et de ses conditions de mise en oeuvre.
Ainsi, à défaut de concertation suffisante en amont du dépôt du projet de loi, celle-ci a dû être menée tambour battant, aboutissant à une réécriture en urgence des principaux articles du projet à la veille de l'examen en commission à l'Assemblée nationale .
Enfin, c'est peu dire que l' annonce inattendue par le Premier ministre, le 10 mars 2015, d'une « grande conférence de la santé » , destinée à « tracer des pistes sur l'avenir à moyen terme de notre système de santé », a suscité la perplexité. Prévue pour janvier 2016, cette conférence, d'après la lettre de mission adressée à Mme Anne-Marie Brocas et M. Lionel Collet, chargés de l'organiser, visera notamment à « assurer la cohérence des réformes engagées, en matière de formation d'une part, de métiers, de conditions d'exercice et de mode de rémunération d'autre par t ». Ce sont autant de questions majeures de nouveau posées , qui soulignent par contraste les limites évidentes du présent texte alors que son parcours, jusqu'à présent chaotique, est loin d'être parvenu à son terme.
Au regard de l'expérience peu concluante du cheminement laborieux suivi par le présent projet de loi, on ne peut qu' émettre les plus fortes réserves sur cette « grande conférence » qui « devra associer les acteurs actuels et futurs du monde de la santé, à la faveur d'un travail prospectif et ouvert » et prendra la forme d'une ou deux journées de débats à l'issue desquelles « le Gouvernement rendra publique une feuille de route pour les années à venir, avec des lignes directrices claires et des mesures concrètes dont la traduction pourra être, si nécessaire, législative ». Fédérer les acteurs de la santé autour de lignes directrices claires, c'est précisément ce que n'est pas parvenu à faire le Gouvernement avec le projet de loi relatif à la santé.
LE TEXTE SOUMIS AU SÉNAT : UN ENSEMBLE TOUFFU AUX TROIS-QUARTS CONSTITUÉ DE DISPOSITIONS NOUVELLES AJOUTÉES À L'ASSEMBLÉE NATIONALE
UNE MÉTHODE LÉGISLATIVE PEU EXEMPLAIRE
A l'heure où s'accentue la dénonciation de l'inflation et de l'instabilité normatives, on ne peut manquer de souligner que ce projet de loi semble avoir concentré toutes les caractéristiques de nature à en faire un contre-exemple de bonne méthode législative.
Vos rapporteurs ont déjà indiqué que le Gouvernement avait lui-même entièrement réécrit, à la veille de l'examen par les députés, huit articles parmi les plus importants du texte initial du projet de loi . Il s'agit des articles sur les équipes de soins primaires (article 12), sur l'organisation territoriale de la santé mentale et de la psychiatrie (article 13), sur le tiers payant (article 18), sur la définition du service public hospitalier (article 26), sur les groupements hospitaliers de territoire (article 27), sur le développement professionnel continu (article 28), sur les projets régionaux de santé (article 38) et sur l'accès aux données de santé (article 47).
En passant de 57 à 209 articles lors de l'examen à l'Assemblée nationale, soit un coefficient multiplicateur de 3,66 peu fréquent pour un texte déjà conséquent dans sa version initiale, le projet de loi se singularise également en étant constitué aux trois-quarts de dispositions introduites par voie d'amendement , qui sont par conséquent dépourvues d'étude d'impact et échappent à l'examen préalable par le Conseil d'Etat. S'il ne peut en être autrement, par nature, des amendements d'origine parlementaire, c'est moins normal pour ceux déposés par le Gouvernement, qui représentent 58 articles additionnels, soit en réalité l'équivalent d'un deuxième projet de loi présenté six mois après le premier.
Enfin, le projet de loi comprend un nombre inhabituel d'habilitations du Gouvernement à légiférer par ordonnances . Réparties sur 10 articles, celles-ci visent plus d'une centaine de domaines. La commission des affaires sociales de l'Assemblée nationale s'est efforcée d'en restreindre quelque peu le champ, réalisant notamment un effort méritoire pour inscrire directement dans la loi les conditions d'exercice de la thanatopraxie, mais dans le même temps, le Gouvernement rajoutait à travers trois articles additionnels des habilitations supplémentaires. Ces habilitations laissent entrevoir un train d'ordonnances d'une ampleur sans précédent qu'il appartiendra ensuite au Parlement de ratifier.
LES MESURES RELATIVES À LA PRÉVENTION
Le projet de loi comptait initialement peu de dispositions relatives à la prévention.
Les principales mesures portaient sur l'accès à la contraception d'urgence des élèves du second degré (articles 3), la lutte contre la consommation excessive d'alcool (article 4), l' information des consommateurs sur la qualité nutritionnelle des denrées alimentaires (article 5). Dans le domaine de la santé au travail, le texte prévoit l'exercice des missions du médecin du travail par le collaborateur médecin (article 6). L'article 7 vise à faciliter l' accès aux tests rapides d'orientation diagnostique (Trod) et aux autotests pour le dépistage des maladies infectieuses transmissibles . L'article 9 autorise l' expérimentation des salles de consommation à moindre risque .
Ce volet a été complété à l'Assemblée nationale avec l'ajout de mesures concernant la prévention des risques liés aux boissons sucrées (articles 5 bis A et 5 bis ), la lutte contre la valorisation de la minceur excessive (articles 5 quater et 5 quinquies B) et l'encadrement de l'utilisation des appareils de bronzage (article 5 quinquies E).
Vingt articles consacrés à la lutte contre le tabagisme ont été insérés à l'Assemblée nationale, principalement à l'initiative du Gouvernement. Celui-ci a souhaité inscrire dans la loi des mesures annoncées, à la suite du troisième plan Cancer, dans le cadre du programme national de réduction du tabagisme (PNRT), lesquelles reprenaient, pour partie, les préconisations de la Convention-cadre de l'Organisation mondiale de la santé (OMS) de lutte contre le tabac (CCLAT). Le PNRT se donne pour ambition que les enfants nés aujourd'hui soient la première génération de non-fumeurs en s'appuyant notamment sur une des mesures présentées comme emblématiques de ce projet de loi, le paquet neutre (article 5 decies ). D'autres préconisations de la convention de l'OMS, à laquelle l'Union européenne est également partie, ont été reprises par la nouvelle directive européenne sur les tabacs 2014/40 3 ( * ) dont le Gouvernement demande la transposition (article 5 quinquies sur l'interdiction des arômes et des additifs, article 5 sexies sur l'interdiction de la publicité pour les dispositifs de vapotage). L'article 5 nonies créée un dispositif de transparence sur l'ensemble des dépenses des industriels contribuant à la promotion directe ou indirecte des produits du tabac auprès des responsables politiques ou administratifs. L'article 5 vicies , introduit par un amendement du rapporteur Olivier Véran, crée un mécanisme de taxation du chiffre d'affaires de la vente au détail des tabacs manufacturés si celui-ci ne recule pas d'au moins 3 % par rapport à l'année précédente.
De la même manière, une douzaine d'articles supplémentaires ont été ajoutés par l'Assemblée nationale dans le domaine des risques sanitaires liés à l'environnement . Ils concernent notamment le régime des produits biocides (articles 11 bis B et 11 bis F), les installations générant des aérosols d'eau (brumisateurs) afin de lutter contre la légionellose (article 11 bis D) ou l'interdiction du bisphénol A dans les jouets (article 11 quater ).
LES MESURES RELATIVES AUX PARCOURS DE SANTÉ
Dans un titre II consacré aux parcours de santé, le Gouvernement a regroupé des dispositions relatives à l'organisation des soins primaires, la santé mentale et aux établissements de santé.
L'article 12 prévoyait l'institution d'un service territorial de santé au public (STSP) , confiant aux directeurs généraux des ARS la mission d'assurer un maillage territorial de l'offre de soins primaires. Ce dispositif ayant suscité une vive opposition des professionnels libéraux, il a été entièrement remanié, l'article 12 prévoyant le regroupement de professionnels en équipes de soins primaires et l'article 12 bis l'institution de communautés professionnelles territoriales de santé (CPTS) venant se substituer aux pôles de santé prévus par la loi HPST 4 ( * ) .
L'article 13 définit l'organisation territoriale des soins psychiatriques en deux niveaux de coordination. Il a été complété à l'Assemblée nationale par plusieurs articles visant à mieux encadrer les soins sans consentement.
L'article 18, également remanié par le Gouvernement, prévoit le déploiement progressif jusqu'au 30 novembre 2017 du tiers payant généralisé pour la couverture des tarifs opposables des consultations de ville.
L'Assemblée nationale a ajouté deux dispositions relatives aux interruptions volontaires de grossesse (IVG), l'une autorisant les centres de santé à pratiquer des IVG par voie instrumentale (article 16 bis ), l'autre supprimant le délai de réflexion pour la réalisation d'une IVG (article 17 bis ).
Au chapitre de la coordination des parcours, le projet de loi prévoit l'obligation d'établir une lettre de liaison entre l'hôpital et le médecin traitant (article 24) et la relance du dossier médical personnel, qui deviendrait le dossier médical partagé (article 25), sa réalisation étant confiée à la caisse nationale d'assurance maladie après les coûteux échecs de déploiement des projets successifs depuis 2005.
Deux mesures principales, également réécrites par le Gouvernement entre le dépôt du projet de loi et son examen par l'Assemblée nationale, concernent les établissements de santé. L'article 26 vise à réinstaurer un service public hospitalier qui se distinguerait des autorisations d'activité accordées aux établissements privés commerciaux par l'obligation pour les établissements qui y participent d'effectuer l'intégralité de leur activité à tarif opposable. L'article 27 instaure des groupements hospitaliers de territoire (GHT) et rend obligatoire le regroupement des hôpitaux publics autour d'un projet médical partagé, sous le contrôle de l'ARS, à des fins de mutualisation des fonctions support et d'adaptation de l'offre de soins publics au territoire.
LES MESURES RELATIVES AUX PROFESSIONS DE SANTÉ, AU MÉDICAMENT ET À LA RECHERCHE
Parmi les principales mesures relatives aux professions de santé, au médicament et à la recherche figure tout d'abord l'article 28, qui vise à redéfinir le développement professionnel continu (DPC) en définissant l'obligation de formation sur une période triennale et en renforçant le rôle des conseils nationaux professionnels.
Plusieurs articles concernent les compétences reconnues aux différentes professions de santé : assistants dentaires (article 30 ter ), masseurs-kinésithérapeutes (article 30 quinquies ), pédicures-podologues (article 30 sexies ), sages-femmes (article 31). L'article 30 crée un exercice en pratique avancée pour les professions paramédicales. L'article 32, qui visait à permettre aux pharmaciens d'effectuer des vaccinations, a été supprimé par l'Assemblée nationale.
Celle-ci a introduit un article 30 bis A visant à supprimer l'ordre des infirmiers.
L'article 36 vise à lutter contre les ruptures d'approvisionnement de produits de santé.
L'article 37 permet de réduire les délais de mise en oeuvre des recherches cliniques industrielles au sein des établissements de santé.
LES MESURES RELATIVES À LA GOUVERNANCE DE LA POLITIQUE DE SANTÉ
Les articles 40 et 41, portant respectivement sur le plan national de gestion du risque et les principes cadres définis par l'Etat pour la négociation des conventions nationales, visent à renforcer l'articulation entre l'Etat et l'assurance maladie.
L'article 42 du projet de loi habilite le Gouvernement à prendre des mesures législatives par voie d'ordonnance afin de réformer le système d'agences sanitaires, en particulier par la création d'une agence nationale de santé publique résultant de la fusion de l'Institut de veille sanitaire (InVs), de l'Institut de prévention et d'éducation pour la santé (Inpes) et de l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus). L'article 42 bis transfère le pilotage de la toxicovigilance de l'InVS à l'agence nationale de la sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses). L'article 42 ter transfère la responsabilité du dispositif de biovigilance de l'agence nationale de la sécurité du médicament et des produits de santé (ANSM) à l'agence de la biomédecine (ABM).
S'agissant des établissements de santé, l'article 49, qui traite notamment de la gouvernance des pôles de santé, prévoit de rééquilibrer les pouvoirs entre le président de la commission médicale d'établissement et le directeur d'hôpital.
De nombreuses dispositions concernent la place du patient dans le système de soins .
L'article 43 prévoit que des représentants d'associations d'usagers du système de santé agréées siègent au sein du conseil d'administration de neuf agences sanitaires. L'article 45 institue les actions de groupe dans le domaine de la santé.
L'article 46, conformément aux engagements pris dans le troisième plan Cancer, instaure un « droit à l'oubli » pour les anciens malades du cancer afin de faciliter leur accès au crédit et à l'assurance.
L'article 47 encadre l' accès aux données de santé et en propose une nouvelle organisation ainsi qu'une nouvelle gouvernance.
LA POSITION DE LA COMMISSION DES AFFAIRES SOCIALES
Le texte transmis au Sénat comportait 209 articles, dont 5 articles supprimés.
La commission des affaires sociales a adopté 87 articles sans modification et maintenu les cinq suppressions d'articles intervenues à l'Assemblée nationale . Par ailleurs, 16 articles ont fait l'objet de modifications de nature purement rédactionnelle . Elle a ainsi approuvé plus d'une centaine d'articles, soit globalement la moitié du texte, dans des termes identiques ou proches de ceux retenus par l'Assemblée nationale.
La commission a supprimé 50 articles . Pour près de vingt d'entre eux, cette suppression témoigne d'une opposition de fond. Mais dans la majorité des cas, tout en comprenant, et en partageant parfois, les intentions qui les ont inspirés, la commission a jugé que ces articles n'avaient pas leur place dans un texte législatif, soit que leur dispositif relève du domaine réglementaire, soit qu'ils soient dépourvus de portée normative.
Enfin, la commission a modifié une quarantaine d'articles et inséré 10 articles additionnels , afin d'améliorer ou de compléter le texte adopté par l'Assemblée nationale.
LES DISPOSITIONS AYANT RECUEILLI L'APPROBATION DE LA COMMISSION
La commission a approuvé une grande partie des mesures du projet de loi visant au renforcement de la prévention .
C'est le cas par exemple de l'extension de la dérogation à l'obligation de recueil du consentement parental pour des actes de prévention et de soins réalisés par les sages-femmes et les infirmiers (article 2 bis ), de l'assouplissement des conditions d'accès à la contraception d'urgence des élèves du second degré (article 3), du renforcement des dispositions législatives permettant de lutter contre la consommation excessive d'alcool, en particulier chez les plus jeunes (article 4), de la faculté d'apposer une signalétique nutritionnelle complémentaire sur les emballages alimentaires (article 5), de la hausse de la taxe sur certains aliments manufacturés et certaines boissons sucrées (article 5 bis ) ou encore de l'encadrement de l'usage des appareils de bronzage artificiel (article 5 quinquies E).
Elle a également approuvé les dispositions qui facilitent l'accès aux Trod et aux autotests (article 7) et l'expérimentation des salles de consommation à moindre risque (article 9).
La commission a approuvé sans pratiquement les modifier les articles relatifs à la prévention des risques sanitaires liés à l'environnement.
En matière de lutte contre le tabagisme, votre commission a apporté son soutien à la transposition de la directive 2014/40 précitée, considérant que, dans ce domaine, la plus grande harmonisation possible doit être recherchée. C'est pourquoi elle a également souhaité que notre pays n'aille pas au-delà des dispositions prévues par la directive, notamment pour l'interdiction des arômes : dans un marché totalement ouvert, le caractère plus restrictif appliqué à la France ne peut que faire progresser les flux transfrontaliers sans forcément influer sur la consommation.
Sans être totalement convaincue par son caractère opérationnel, elle a également apporté son soutien à l'interdiction de fumer en voiture en présence d'un mineur. Elle a adopté sans modification le principe de la co-signature, par le ministre chargé de la santé, des arrêtés d'homologation des prix du tabac, considérant que les préoccupations de santé publique doivent être prises en compte dans ce processus. Elle a également retenu le principe de l'interdiction du mécénat et les restrictions apportées en matière de publicité résiduelle.
Au chapitre des dispositions relatives aux parcours de santé , la commission a approuvé sans modification les articles 17 à 17 bis C, relatifs aux centres de santé, l'article 20 encadrant les tarifs des prestations d'optique et de soins dentaires pour les bénéficiaires de l'aide à l'acquisition d'une complémentaire santé, l'article 22 sur l'expérimentation de dispositifs d'accompagnement des patients, ainsi que l'article 24 sur la lettre de liaison entre l'hôpital et le médecin traitant. Elle a apporté de simples modifications rédactionnelles à l'article 21 sur le service public d'information en santé et à l'article 26 bis A sur les maisons d'accueil hospitalières.
La commission a approuvé sans modification les nouvelles dispositions relatives au développement professionnel continu (article 28), aux stages des étudiants paramédicaux (article 29), aux statuts des assistants dentaires (article 30 ter ) et des étudiants sages-femmes (article 31 bis ).
En matière de gouvernance , votre commission a accueilli favorablement l'article 41 qui prévoit notamment la possibilité pour les ministres en charge de la santé et de la sécurité sociale de définir des principes cadres pour la négociation entre le directeur général de l'Union nationale des caisses d'assurance maladie (Uncam) et les professionnels de santé, ainsi que les transferts de compétence opérés aux articles 42 bis (toxicovigilance) et 42 ter (biovigilance) dans la mesure où ils contribuent à rationaliser l'organisation du système d'agences sanitaires. Elle a aussi adopté sans modification ou avec de simples amendements rédactionnels dix articles relatifs aux droits des usagers.
LES DISPOSITIONS SUPPRIMÉES PAR LA COMMISSION
La commission a procédé à 50 suppressions d'articles.
Une vingtaine d'entre elles témoignent d'une opposition de fond .
Il en est ainsi pour l' article 18, relatif à la généralisation du tiers payant . La commission a considéré qu'il tendait à remettre en cause la manière dont les praticiens libéraux conçoivent leur exercice et avait crispé les débats au point d'empêcher toute avancée dans les négociations conventionnelles depuis son annonce.
La commission a supprimé plusieurs dispositions qui ne lui semblaient pas pouvoir être traitées au détour d'un amendement dans un texte de cette nature, alors qu'elles relèvent de réflexions plus approfondies dans le cadre de la révision des lois de bioéthique. C'est le cas de celles qui visent à renforcer le consentement présumé au don d'organes (article 46 ter ) et à supprimer, s'agissant de l'interruption volontaire de grossesse, le délai de réflexion de sept jours entre les deux consultations (article 17 bis ).
La commission a supprimé l'article 30 bis A, introduit par l'Assemblée nationale, qui prévoyait la suppression de l' ordre national des infirmiers , ainsi que l'article 51 septies , qui habilitait le Gouvernement à prendre par ordonnance des mesures relatives aux ordres des professions de santé.
La commission a aussi supprimé pour des raisons de fond d'autres dispositions de moindre ampleur. Il en est ainsi de l'article 2 ter , prévoyant une information des jeunes sur la prévention des conduites à risque pour la santé lors de la journée défense et citoyenneté (JDC), la participation à cette journée impliquant notamment déjà la présentation d'un certificat délivré par un médecin attestant de la réalisation d'un examen de santé dans les six mois précédents. C'est également le cas pour l'article 5 quinquies , qui vise à créer un délit pénal d'incitation à la maigreur excessive, ou encore pour la mise en place d'une consultation spécifique d'accompagnement à l'arrêt du tabac pour les femmes enceintes par l'article 33 bis .
En matière de lutte contre le tabagisme, elle a supprimé des dispositions dont le caractère opérationnel ne lui semblait pas établi. C'est le cas du renforcement des dispositions répressives, qui sont alourdies alors que les peines actuellement prévues ne sont jamais prononcées par les juges. C'est aussi le cas pour la fixation, au niveau national, d'une distance minimale entre les nouveaux débits de tabacs et les lieux accueillant des mineurs. C'est enfin le cas pour le mécanisme de taxation du chiffre d'affaires des industriels du tabac, votre commission privilégiant, par rapport à la création d'une nouvelle taxe, le recours aux instruments fiscaux d'ores et déjà disponibles, ce qui n'a pas été fait au 1 er janvier dernier.
La commission a également supprimé l'article 16 bis , qui autorise les centres de santé à pratiquer des IVG par voie chirurgicale, considérant que le dispositif proposé ne permettait pas de réunir toutes les garanties de sécurité sanitaire pour les patientes.
Une trentaine de suppressions d'articles tiennent en revanche à des considérations de forme .
C'est notamment le cas de dispositions qui paraissent relever du domaine réglementaire , voire faisant déjà l'objet de décrets ou d'arrêtés.
C'est également le cas de nombreux articles relatifs à la prévention (article 5 bis B sur la participation de l'Uncam et de l'Union nationale des organismes d'assurance maladie complémentaire (Unocam) à la concertation préalable à l'élaboration du programme national nutrition santé, article 6 ter sur la présence de données sexuées dans le rapport du médecin du travail), mais aussi à l'information du patient sur l'origine des dispositifs médicaux orthodontiques et prothétiques (article 20 bis ) ou les règles d'emprunt pour les établissements publics de santé (article 26 bis ).
Votre commission a supprimé des dispositions déjà couvertes par le droit actuel (articles 2 bis A relatif aux missions des services universitaires de médecine préventive en tant que centres de santé, 2 bis B sur le rôle des missions locales en matière de santé, 3 bis sur le droit à l'information sur les méthodes contraceptives, 5 ter sur l'inclusion de la promotion de l'activité physique et des modes de déplacement actifs dans les campagnes de lutte contre le surpoids, 5 quinquies C qui assigne à la politique de santé la mission de contribuer à la prévention, au traitement et à la lutte contre la dénutrition, 7 bis sur la non-exclusion du don du sang en raison de l'orientation sexuelle, 12 quater sur le rôle du médecin en matière de soulagement de la douleur). Des considérations du même ordre ont inspiré la suppression de l'article 12 ter , qui visait à inscrire dans la loi, sans l'assortir de dispositifs nouveaux, le « pacte territoire-santé », appellation sous laquelle le Gouvernement a déjà pris plusieurs mesures visant à faciliter l'installation de médecins dans les zones sous-dotées.
Elle n'a pas jugé opportun de maintenir des articles qui alourdissent inutilement le texte alors qu'ils sont dépourvus de portée opérationnelle . C'est par exemple le cas de l'article 2 sur la promotion de la santé en milieu scolaire, dont l'étude d'impact précise qu'il n'appelle ni mesure d'application particulière, ni moyens financiers supplémentaires.
Enfin, le texte adopté par l'Assemblée nationale comportant près d'une vingtaine de demandes de rapports du Gouvernement au Parlement sur des sujets divers, la commission a supprimé celles qui lui paraissaient les moins justifiées.
LES DISPOSITIONS MODIFIÉES OU AJOUTÉES PAR LA COMMISSION
Votre commission a réécrit l'article 1 er du projet de loi, relatif aux objectifs de la politique de santé, afin d'en renforcer la lisibilité et la cohérence.
Au titre des dispositions relatives à la prévention , la commission a précisé la portée de l'interdiction des fontaines à boissons sucrées en la limitant à celles qui proposent une offre à volonté, ce qui permet de ne viser que les boissons accessibles sans limitation de quantité (article 5 bis A). En ce qui concerne la lutte contre la valorisation de la maigreur, elle a précisé le dispositif relatif à l'information sur les photographies retouchées, afin d'en garantir la clarté et la constitutionnalité (article 5 quater ).
Concernant les dispositions relatives à la lutte contre le tabagisme , la commission a pris position, de façon quasi-unanime, contre le principe de la mise en place du paquet neutre de façon isolée et anticipée par rapport à nos partenaires européens . La ministre chargée de la santé a certes réuni un groupe de travail à Paris sur ce sujet le 20 juillet 2015 mais sur les 10 pays présents, outre la France, seuls quatre européens étaient représentés (Royaume-Uni, Irlande, Suède et Hongrie) dont aucun ne partage une frontière terrestre avec la France, ni ne mène une politique « compétitive » en matière de fiscalité du tabac. En conséquence, la commission a adopté un amendement substituant à l'instauration du paquet neutre une stricte transposition de la directive européenne prévoyant de porter à 65 % de la surface des paquets de cigarettes l'espace consacré aux avertissements sanitaires . La commission a également profondément remanié le dispositif de transparence dit du « sunshine act ». Elle ne prétend pas être parvenue à une rédaction définitive mais juge peu abouti le dispositif proposé par le Gouvernement qui oblige les différents acteurs de l'industrie du tabac à déclarer des dépenses qui leur sont par ailleurs interdites (dépenses de publicité, de financement des campagnes électorales).
Sur proposition de notre collègue André Reichardt, rapporteur pour avis de la commission des lois, la commission a inséré un article 7 ter qui abroge la contre-indication permanente au don du sang applicable aux personnes majeures protégées . À l'initiative de notre collègue Gilbert Barbier, la commission a également inséré un article 8 bis A qui vise à sanctionner d'une peine d'amende prévue pour les contraventions de troisième classe le tout premier usage illicite d'un produit stupéfiant .
Au titre des dispositions relatives aux parcours de soins , la commission a jugé inopportun de remettre en cause à chaque nouvelle loi de santé des dispositifs venant d'être mis en place. Elle a remplacé les communautés professionnelles territoriales de santé par un renforcement des pôles de santé institués par la loi HPST de 2009 précitée (article 12 bis ). Elle a ainsi estimé que ce dispositif, pour bien fonctionner, devait rester entièrement facultatif, et elle a donc supprimé le pouvoir coercitif conféré aux agences régionales de santé (ARS) en cas de carence des initiatives locales. Sans remettre en cause l'équilibre des dispositions relatives à l'organisation des soins psychiatriques, elle a effectué, par cohérence, des modifications du même ordre ; elle a par ailleurs adopté, sur proposition du rapporteur pour avis de la commission des lois, plusieurs modifications visant à renforcer l'encadrement des soins sans consentement. Elle a inséré un article 12 ter A visant à reconnaître les missions des médecins spécialistes dans un article dédié du code de la santé publique, sur le modèle de l'article définissant les missions du médecin généraliste de premier recours. La commission a adopté un amendement prévoyant l'obligation de négocier, lors du renouvellement de la convention médicale, sur les conditions d'installation des médecins libéraux dans les zones sous-denses et sur-denses (article 12 quater A).
À l'initiative de notre collègue Aline Archimbaud et des membres du groupe écologiste d'une part, de notre collègue Laurence Cohen et des membres du groupe communiste, républicain et citoyen (CRC) d'autre part, elle a inséré un article 18 ter visant à rendre automatique le renouvellement de l'aide à l'acquisition de la couverture complémentaire santé (ACS) pour les bénéficiaires allocataires de l'allocation aux adultes handicapés (AAH) et de l'allocation de solidarité aux personnes âgées (Aspa) . À l'article 19, la commission a adopté un amendement confiant au Défenseur des droits, plutôt qu'aux ordres professionnels médicaux, la mission d'évaluer les pratiques de refus de soins.
Sur le dossier médical partagé (DMP) , elle a approuvé le dispositif de l'article 25 tout en prévoyant la nécessité de l'accord du patient pour l'accès du médecin aux informations qu'il avait rendues inaccessibles. À l'initiative de nos collègues Corinne Imbert et Jean-Pierre Grand, elle a inséré un article 25 bis généralisant l'accès du médecin prenant en charge un patient dans un établissement de santé au dossier pharmaceutique de celui-ci, sauf opposition de ce dernier.
S'agissant du service public hospitalier (article 26), sa version remaniée revient à en faire le signe distinctif des établissements ne pratiquant pas les dépassements d'honoraires, en dehors des exceptions prévues pour les établissements publics. Afin de limiter les inégalités qui résultent de sa création pour les établissements privés commerciaux, la commission a conservé les missions de service public issues de la loi HPST qui ont permis aux établissements privés commerciaux de marquer leur place dans notre système de soins.
A l'article 27, qui crée les groupements hospitaliers de territoire , la commission a affirmé que c'est le projet médical partagé qui doit être le socle du GHT et non une décision de l'ARS et a renforcé la place des élus en les incluant dans le comité stratégique du GHT. La commission a inséré un article 27 septies confiant aux ARS la possibilité d'autoriser la création de plateaux mutualisés d'imagerie médicale, sur l'initiative des professionnels de santé.
Au chapitre des dispositions relatives aux professions de santé , la commission a prévu un niveau du diplôme universitaire de grade master pour l' exercice en pratique avancée (article 30). Elle a supprimé la disposition permettant aux sages-femmes de réaliser des IVG médicamenteuses (article 31). Elle a élargi aux masseurs-kinésithérapeutes la possibilité de prescrire des substituts nicotiniques (article 33). Elle a inséré un article 36 quater visant à encadrer de manière spécifique, par voie réglementaire, les activités de téléradiologie, sur lesquelles des abus ont pu être constatés au cours de la période récente.
S'agissant des dispositions relatives à la gouvernance de la politique de santé , la commission a modifié l'article 38, qui procède à une réforme globale de l'animation territoriale conduite par les ARS. Elle a notamment supprimé les conseils territoriaux de santé , qui constituent une reconduction quasiment à l'identique des conférences territoriales de santé. Ces instances n'ont en effet pas fait la preuve de leur utilité, comme l'a constaté en février 2014 un rapport d'information de la commission consacré à la mise en place des ARS.
La commission a adopté plusieurs amendements de la commission des lois, saisie pour avis, précisant les dispositions relatives à l' action de groupe en santé (article 45) et à l' accès aux données de santé (article 47).
La commission a également restreint le champ des habilitations du Gouvernement à agir par ordonnance , souhaitant notamment préserver la compétence du Parlement sur les questions liées à l'organisation de la transfusion sanguine (article 42), à l'accès aux soins de premier recours (article 51), au droit applicable aux recherches biomédicales (article 53) ainsi qu'aux ordres des professions de santé (article 51 septies ), comme précédemment indiqué.
La commission a enfin adopté un amendement visant à revenir à l'intitulé initial du projet de loi , relatif à la santé, plus conforme à la réalité d'un texte comportant des dispositions de nature et d'importance si diverses.
EXAMEN DES ARTICLES
TITRE
LIMINAIRE
RASSEMBLER LES ACTEURS DE LA SANTÉ
AUTOUR D'UNE
STRATÉGIE PARTAGÉE
Article 1er
(art. L. 1411-1, L.
1411-1-1, L. 1411-2, L. 1411-3,
L. 1411-4 et L. 1431-2 du code de la
santé publique ; art. L. 111-2-1,
L. 161-37 et L. 182-2 du code
de la sécurité sociale)
Redéfinition des objectifs, du
périmètre et des modalités d'élaboration,
de
suivi et de révision de la politique de santé
Objet : Cet article entend redéfinir les objectifs de la politique de santé et les principes généraux présidant à son élaboration, sa mise en oeuvre dans le cadre d'une « stratégie nationale de santé », son évaluation et sa révision.
I - Le dispositif proposé
Les objectifs et le cadre général de mise en oeuvre de la politique de santé ont été fixés par la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique. En annexe, cette loi comportait la définition de cent objectifs de santé publique, censés être révisés par le législateur tous les cinq ans.
Le présent article part du principe que ce dispositif n'a pas fait la preuve de son efficacité en raison de la complexité induite par l'existence, sans priorisation, d'une centaine d'objectifs et des difficultés liées à la mise en oeuvre d'une révision quinquennale.
Il entend donc modifier les dispositions législatives de 2004 dans l'objectif de « moderniser les outils des politiques publiques de santé et de favoriser la mobilisation stratégique de tous les acteurs du système de santé autour de finalités clairement énoncées », aux termes des indications fournies par l'étude d'impact annexée au projet de loi. Il s'agit notamment de répondre au problème du pilotage déficient des politiques de santé, lié au dualisme Etat-assurance maladie.
A cette fin, le paragraphe I du présent article modifie le livre IV de la première partie du code de la santé publique, relatif à l'administration générale de la santé.
Son 1° remplace l'intitulé actuel du chapitre premier de ce titre, « politique de santé publique », par l'intitulé « politique de santé ».
Son 2° réécrit l'article L. 1411-1, qui définit les domaines d'intervention de la politique de santé. L'affirmation selon laquelle « la Nation définit sa politique de santé » est complétée par la mention de l'objectif ainsi poursuivi, à savoir « garantir le droit à la protection de la santé de chacun ». Il est précisé que cette politique relève de la responsabilité de l'État.
L'alinéa 6 détaille la finalité de la politique de santé dans les termes suivants : « elle tend à assurer la promotion de conditions de vie favorables à la santé, l'amélioration de l'état de santé de la population, la réduction des inégalités sociales et territoriales de santé et l'égalité entre les femmes et les hommes et à garantir la meilleure sécurité sanitaire possible et l'accès effectif de la population à la prévention et aux soins ». Il précise ensuite la méthode d'élaboration de cette politique : « elle est conduite dans le cadre d'une stratégie nationale de santé définie par le Gouvernement, dans des conditions fixées par décret en Conseil d'État. La stratégie nationale de santé détermine, de manière pluriannuelle, des domaines d'action prioritaires et des objectifs d'amélioration de la santé et de la protection sociale contre la maladie. Un volet de la stratégie nationale de santé détermine les priorités de la politique de santé de l'enfant. ».
Les alinéas 7 à 18 énumèrent les différents domaines d'action de la politique de santé.
L'alinéa 19 précise la nécessité d'adapter la politique de santé « aux besoins des personnes en situation de handicap et de leurs aidants familiaux. Elle tend à assurer l'accès effectif de la population à la prévention et aux soins et concourt à l'objectif d'équité territoriale. A cet effet, elle tient compte des spécificités géographiques, démographiques et saisonnières ».
L'alinéa 20 apporte des précisions méthodologiques sur l'adoption et la révision de la stratégie nationale de santé en prévoyant l'obligation pour le Gouvernement de mener une consultation publique en amont selon des modalités prévues par décret en Conseil d'État.
L'alinéa 21 dispose que tout projet de réforme portant sur la politique de santé envisagé par le Gouvernement doit faire l'objet d'une concertation préalable avec l'Union nationale des caisses d'assurance maladie (Uncam), l'Union nationale des organismes d'assurance maladie complémentaire (Unocam), l'Union nationale des professionnels de santé et « l'organisation représentative des associations des usagers agréées » dont la composition et le fonctionnement « sont déterminés par décret en Conseil d'État ».
L'alinéa 22 prévoit enfin un suivi annuel et une évaluation pluriannuelle de la stratégie nationale de santé dans des conditions fixées par décret en Conseil d'État, et dont les résultats seront rendus publics.
Le 3° du paragraphe I réécrit l'article L. 1411-1-1 du code de la santé publique pour prévoir que « les actions de promotion de la santé reposent sur la concertation et la coordination de l'ensemble des politiques publiques pour favoriser à la fois le développement des compétences individuelles et la création d'environnements physiques, sociaux et économiques favorables à la santé ».
Son 4° fait de même avec l'article L. 1411-2 afin de préciser que les organismes gestionnaires des régimes d'assurance maladie concourent à la mise en oeuvre de la politique de santé et des plans et programmes qui en résultent. « Ils poursuivent les objectifs, définis par l'État et déclinés par les agences régionales de santé, visant à garantir la continuité, la coordination et la qualité des soins offerts aux assurés, ainsi qu'une répartition territoriale homogène de l'offre de services de prévention et de soins ».
Les alinéas 28 et 36 sont des dispositions de coordination.
Les alinéas 29 à 33 modifient les missions du Haut Conseil de la santé publique pour y inclure sa contribution à l'élaboration, au suivi annuel et à l'évaluation pluriannuelle de la stratégie nationale de santé ainsi que sa contribution « à l'élaboration d'une politique de l'enfant globale et concertée ».
Les alinéas 34 et 35 créent un nouvel article L. 1411-9, qui prévoit que les différents services de prévention collective mentionnés à l'article L. 1411-8, c'est-à-dire la promotion maternelle et infantile (PMI), la santé scolaire et universitaire et la santé au travail, contribuent, chacun dans le cadre de ses missions, à la politique de santé.
Le paragraphe I bis complète l'article L. 2111-1 du code de la santé publique, qui définit les domaines d'intervention de la protection et de la promotion de la santé maternelle et infantile, par la mention des « actions de prévention et d'information sur les risques pour la santé liés à des facteurs d'environnement, sur la base du concept d'exposome ».
Le paragraphe II comporte des dispositions de coordination dans le code de la sécurité sociale.
II - La position de la commission
La vocation des articles L. 1411-1 à L. 1411-2 du code de la santé publique est d'énoncer, dans des termes généraux et synthétiques, les objectifs transversaux de la politique de santé ainsi que les principes directeurs de son élaboration, de sa révision et de son évaluation. Ces objectifs et principes sont ensuite déclinés, par thème et par public, dans les chapitres ultérieurs du code.
En d'autres termes, il ne s'agit pas, dans cet article chapeau qui s'adresse à l'ensemble de la population, de citer l'ensemble des intervenants des parcours de soins, mais de mentionner de façon transversale les objectifs et domaines d'action de la politique de santé, sans distinction de publics et de professionnels.
Or, l'article 1 er du projet de loi s'est éloigné de cette ambition, si bien que la définition des objectifs et du contenu de la politique de santé a perdu en lisibilité.
Certaines dispositions sont redondantes. A titre d'exemple, l'objectif de réduction des inégalités sociales et territoriales de santé est mentionné une première fois à l'alinéa 6, une deuxième fois à l'alinéa 9, avant d'être repris à l'alinéa 19, qui réaffirme l'objectif d'équité territoriale et à l'alinéa 27, qui mentionne la nécessité d'une répartition homogène de l'offre territoriale de services de prévention et de soins. De même, l'objectif d'un accès effectif de la population aux soins et à la prévention est affirmé à l'alinéa 6 puis réaffirmé aux alinéas 12 et 19. La politique de santé de l'enfant est, quant à elle, mentionnée aux alinéas 6, 10, 11 et 33.
D'autres dispositions relèvent du domaine réglementaire , comme l'illustre l'alinéa 21 qui entend mentionner les acteurs associés à la concertation conduite par le Gouvernement.
Enfin, les dispositions relatives aux objectifs de la politique de santé ont été mélangées à celles qui concernent sa méthode d'élaboration.
Votre commission a donc adopté un amendement des rapporteurs proposent une réécriture intégrale de l'article 1 er pour en simplifier et clarifier la rédaction et pour rendre plus cohérente la structuration des articles L. 1411-1 à L. 1411-2 ( amendement COM-315 ) :
- l'article L. 1411-1 énonce la finalité générale de la politique de santé et ses domaines d'action, parmi lesquels figurent désormais « l'organisation du système de santé et sa capacité à assurer l'accessibilité et la continuité des soins par la coopération de l'ensemble des professionnels de santé quel que soit leur mode d'exercice » ainsi que « la démographie des professions de santé » ;
- l'article L. 1411-1-1 rassemble l'ensemble des dispositions relatives à la méthode d'élaboration et de suivi de cette politique ;
- l'article L. 1411-2 concerne le rôle des organismes gestionnaires des régimes d'assurance maladie dans la mise en oeuvre de la politique de santé.
Les dispositions d'ordre réglementaire sont supprimées.
Au paragraphe I du présent article, l'article L. 1411-1 prévoit ainsi que la politique de santé, qui relève de la responsabilité de l'État (alinéa 3), vise à assurer la promotion de conditions de vie favorables à la santé et l'amélioration de l'état de santé de chacun au meilleur coût (alinéa 4). Elle concerne :
la surveillance et l'observation de l'état de santé de la population et l'identification de ses principaux déterminants (alinéa 6) ;
la réduction des risques éventuels pour la santé liés à l'environnement et aux conditions de travail, de transport, d'alimentation et de consommation de produits et de services (alinéa 7) ;
la préparation et la réponse aux alertes et aux crises sanitaires (alinéa 8) ;
la lutte contre les épidémies (alinéa 9) ;
la prévention individuelle et collective des maladies et de la douleur, des traumatismes et des pertes d'autonomie par l'information et l'éducation à la santé de chacun tout au long de la vie (alinéa 10) ;
l'organisation du système de santé et sa capacité à assurer l'accessibilité et la continuité des soins par la coopération de l'ensemble des professionnels de santé quel que soit de leur mode d'exercice (alinéa 11) ;
la réduction des inégalités sociales et territoriales de santé (alinéa 12) ;
la qualité et la sécurité des soins et des produits de santé (alinéa 13) ;
la promotion des activités de formation, de recherche et d'innovation dans le domaine de la santé (alinéa 14) ;
la formation initiale et continue et la démographie des professions de santé (alinéa 15) ;
l'information de la population et sa participation, directe ou par l'intermédiaire d'associations, aux débats publics sur les questions de santé et aux processus d'élaboration et de mise en oeuvre de la politique de santé (alinéa 16).
L'article L. 1411-1-1 précise que la politique de santé est conduite dans le cadre d'une stratégie nationale de santé définie par le Gouvernement.
Cette stratégie détermine, de manière pluriannuelle, des domaines d'action prioritaires et des objectifs d'amélioration de la santé et de la protection sociale contre la maladie (alinéa 19).
Préalablement à son adoption ou à sa révision, le Gouvernement procède à une consultation publique sur les objectifs et les priorités du projet de stratégie nationale de santé (alinéa 20).
La mise en oeuvre de la stratégie fait l'objet d'un suivi annuel et d'une évaluation pluriannuelle, dont les résultats sont rendus publics (alinéa 21).
La définition des conditions d'application de l'article L. 1411-1-1 sont renvoyées à un décret en Conseil d'État (alinéa 22).
L'article L. 1411-2 dispose que les organismes gestionnaires des régimes d'assurance maladie concourent à la mise en oeuvre de la politique de santé dans le cadre de leurs compétences et dans le respect des conventions les liant à l'État (alinéa 24).
Ils poursuivent des objectifs, définis par l'Etat et par les agences régionales de santé en fonction des spécificités de chaque région, de continuité, de coordination, de qualité des soins et de répartition homogène de l'offre de prévention et de soins sur le territoire (alinéa 25).
Les alinéas 26 à 29 prévoient des coordinations.
Le paragraphe II du présent article modifie le code de la sécurité sociale pour prévoir, par symétrie avec les dispositions précédentes, qu'« en partenariat avec les organisations représentatives des professionnels de santé et les associations agréées en application de l'article L. 1114-1 du code de la santé publique, les organismes gestionnaires des régimes d'assurance maladie concourent , dans les conditions prévues à l'article L. 1411-2 du même code, à la mise en oeuvre de la politique de santé définie par l'État ».
L'alinéa 33 prévoit une coordination.
Votre commission a adopté cet article ainsi modifié.
Article 1er bis
(art. L.
1411-10 [nouveau] du code de la santé publique)
Prise en compte des
spécificités des outre-mer
dans la stratégie nationale
de santé
Objet : Cet article, inséré par l'Assemblée nationale, prévoit l'inclusion d'objectifs propres aux outre-mer dans la stratégie nationale de santé.
I - Le dispositif proposé
Composé des articles L. 1411-1 à L. 1411-8, le chapitre I er du titre I er du livre IV de la première partie du code de la santé publique est relatif à la politique de santé publique dont il définit l'objet et le cadre.
L'article 1 er bis du projet de loi, inséré en commission à l'Assemblée nationale sur proposition de notre collègue députée Monique Orphé et des membres du groupe SRC avec l'avis favorable du rapporteur, prévoit que la stratégie nationale de santé mentionnée à l'article L. 1411-1, dans sa rédaction issue de l'article 1 er du projet de loi, tient compte des spécificités des départements et collectivités ultramarins .
Il rétablit pour ce faire un article L. 1411-10 composé de quatre alinéas.
L'alinéa 1 er prévoit que la stratégie nationale de santé comporte des objectifs propres aux outre-mer.
L'alinéa 2 dispose que cette stratégie « prend en compte, dans la fixation de ses domaines d'action prioritaires pluriannuels, une évaluation des données de santé et des risques sanitaires spécifiques » aux départements d'outre-mer (DOM), qui relèvent de l'article 73 de la Constitution, ainsi qu'aux collectivités de Saint-Barthélemy, Saint-Martin, Saint-Pierre-et-Miquelon et des îles Wallis-et-Futuna.
L'alinéa 3, inséré en séance publique à l'initiative de notre collègue député Alfred Marie-Jeanne et de plusieurs membres du groupe GDR avec l'avis favorable du rapporteur et du Gouvernement, impose la prise en compte par la stratégie nationale de santé du développement de la coopération régionale en outre-mer dans le domaine de la santé.
En ce qui concerne la Polynésie française et la Nouvelle-Calédonie, l'alinéa 4 ouvre la possibilité pour l'État de leur proposer « de s'associer, par convention et dans le respect de leurs compétences, à ces programmes ».
II - La position de la commission
Votre commission a adopté un amendement rédactionnel de vos rapporteurs ( amendement COM-316 ).
Votre commission a adopté cet article ainsi modifié.
TITRE
IER
RENFORCER LA PRÉVENTION
ET LA PROMOTION DE LA
SANTÉ
CHAPITRE IER
SOUTENIR LES JEUNES POUR
L'ÉGALITÉ
DES CHANCES EN SANTÉ
Article 2
[supprimé]
(art. L. 121-4-1 et L. 541-1 du code de
l'éducation ;
art. L. 2325-1 du code de la santé
publique)
Promotion de la santé en milieu scolaire
Objet : Cet article précise que les actions de promotion de la santé en milieu scolaire sont conduites conformément aux orientations nationales de la politique de santé par les autorités académiques en lien avec les agences régionales de santé.
I - Le dispositif proposé
Créé par la récente loi d'orientation et de programmation pour la refondation de l'école de la République de 2013 5 ( * ) , l'article L. 121-4-1 du code de l'éducation redéfinit le contenu de la mission de promotion de la santé à l'école assurée par le service public de l'enseignement. Il la décompose en sept volets énumérés à ses 1° à 7°. Il s'agit de :
la mise en place d'un environnement scolaire favorable à la santé (1°) ;
l'élaboration, la mise en oeuvre et l'évaluation de programmes d'éducation à la santé destinés à développer les connaissances des élèves à l'égard de leur santé et de celle des autres (2°) ;
la participation à la politique de prévention sanitaire mise en oeuvre en faveur des enfants et des adolescents, aux niveaux national, régional et départemental (3°) ;
la réalisation des examens médicaux et des bilans de santé définis dans le cadre de la politique de santé en faveur des enfants et des adolescents ainsi que ceux nécessaires à la définition des conditions de scolarisation des élèves ayant des besoins particuliers (4°) ;
la détection précoce des problèmes de santé ou des carences de soins pouvant entraver la scolarité (5°) ;
l'accueil, l'écoute, l'accompagnement et le suivi individualisé des élèves (6°) ;
la participation à la veille épidémiologique par le recueil et l'exploitation de données statistiques (7°).
Le dernier alinéa de l'article L. 121-4-1 précise que la promotion de la santé à l'école relève en priorité des médecins et infirmiers de l'éducation nationale.
A l'article 2 du présent projet de loi, le Gouvernement souhaite compléter cet article L. 121-4-1 par un alinéa prévoyant que la promotion de la santé à l'école « est conduite, dans tous les établissements d'enseignement, conformément aux priorités de la politique de santé et dans les conditions prévues à l'article L. 1411-1-1 du code de la santé publique, par les autorités académiques en lien avec les agences régionales de santé. » Dans la rédaction qui en est proposée par le présent projet de loi, l'article L. 1411-1-1 précité fait reposer les actions de promotion de la santé « sur la concertation et la coordination de l'ensemble des politiques publiques ».
Si l'on en juge par l'exposé des motifs, l'objectif du dispositif ainsi proposé est d'inscrire clairement la promotion de la santé à l'école comme l'une des composantes essentielles de la politique de santé et d'insister sur la nécessité d'une bonne articulation entre la santé en milieu scolaire et les priorités de la stratégie nationale de santé.
L'étude d'impact annexée au projet de loi souligne en outre qu'il vise « à permettre à chaque enfant de bénéficier, dès le plus jeune âge, d'actions de promotion de la santé tout au long de sa scolarité, afin d'agir conformément aux orientations générales de la présente loi en cohérence avec le code de l'éducation (art. L. 541-1 et L. 121-4-1), sur les déterminants de santé, principales causes des inégalités sociales de santé. L'objectif est de fournir aux jeunes les connaissances et l'apprentissage des comportements favorables à une bonne santé physique et psychique, constituant ainsi son "parcours de santé" ».
L'article 2, qui ne comportait à l'origine que deux alinéas, a été amendé à l'Assemblée nationale et compte désormais douze alinéas.
A l'initiative de son rapporteur Olivier Véran, la commission des affaires sociales de l'Assemblée nationale a en effet adopté un amendement de réécriture intégrale de l'article 2 dans l'objectif de renforcer l'impulsion donnée à la politique de santé scolaire.
Les alinéas 1 à 6 du présent article complètent désormais l'article L. 121-4-1 du code de l'éducation afin de prévoir :
- au 2°, que les programmes d'éducation à la santé servent également à développer les connaissances des élèves à l'égard des services de santé (alinéa 3) ;
- au 3°, que la santé à l'école inclut « la promotion des liens entre services de santé scolaire, services de prévention territorialisée, services de santé ambulatoire et services hospitaliers » (alinéa 4) et « la coordination des actions conduites dans le cadre de la protection et de la promotion de la santé maternelle et infantile avec les missions conduites dans les écoles élémentaires et maternelles » (alinéa 5).
Aux alinéas 7 et 8, il est désormais précisé que la mission de promotion de la santé à l'école est conduite par les autorités académiques en lien non seulement avec les agences régionales de santé (ARS), mais également avec les collectivités territoriales et les organismes d'assurance maladie concernés.
A la suite de l'adoption de deux amendements en séance publique, l'alinéa 8 prévoit par ailleurs désormais que la mission de promotion de la santé à l'école est également conduite y compris dans les instituts médicaux éducatifs, et qu'elle « veille également à sensibiliser l'environnement familial des élèves afin d'assurer une appropriation large des problématiques de santé publique ».
Les alinéas 9 à 12 visent à insérer dans la loi la notion de « parcours éducatif de santé », qui ne figurait pas dans le texte initial. Les articles L. 541-1 du code de l'éducation et L. 2325-1 du code de la santé publique sont ainsi complétés par une disposition prévoyant que « les élèves bénéficient également d'actions de promotion de la santé constituant un parcours éducatif de santé » conformément à l'article L. 121-4-1 précité.
II - La position de la commission
Votre commission ne peut bien évidemment que partager l'idée selon laquelle l'école constitue un lieu privilégié pour les actions de promotion de la santé dès le plus jeune âge et au cours de l'enfance et de l'adolescence.
Elle reste cependant très dubitative sur les avancées concrètes permises par le présent article.
Les textes législatifs et réglementaires en vigueur assignent déjà une double mission à l'école en matière de santé : celle de suivre l'état de santé des élèves et celle de contribuer à leur éducation à la santé.
En effet, l'article L. 541-1 du code de l'éducation, dont les dispositions sont reproduites à l'article L. 2325-1 du code de la santé publique, décrit les actions de promotion de la santé comme faisant partie des missions de l'éducation nationale et étant « en priorité assurées par les médecins et infirmiers de l'éducation nationale ». Il précise qu'à ce titre « les élèves bénéficient, au cours de leur scolarité, d'actions de prévention et d'information, de visites médicales et de dépistage obligatoires, qui constituent leur parcours de santé dans le système scolaire. »
Quant à l'éducation à la santé, qui fait partie du socle commun de connaissances, de compétences et de culture prévu à l'article L. 122-1-1 du code de l'éducation, elle est formalisée dans le projet d'école et le projet d'établissement. Dans les collèges et les lycées, c'est le comité d'éducation à la santé et à la citoyenneté (CESC) qui la met en pratique. Il lui revient en particulier de définir un programme d'éducation à la santé et à la sexualité et de prévention des conduites addictives.
Si la nécessité d'améliorer la contribution de l'école à la politique de santé de l'enfant fait consensus, la question de l'émergence d'un « parcours éducatif de santé » relève ainsi de chaque établissement à partir d'un diagnostic qui lui est propre et pose surtout la question des moyens et du temps pouvant y être consacrés.
Or, comme l'indique l'étude d'impact annexée au projet de loi, les orientations définies par l'article 2 ne reposeront sur aucun dispositif concret supplémentaire : « la mise en place de la mesure relève des politiques académiques et d'établissement. Elle est donc financée, à moyen constant, par les ressources de l'éducation nationale et des agences régionales de santé (ARS) dans le cadre des projets régionaux de santé. » L'étude d'impact ne prévoit d'ailleurs aucun texte d'application du présent article.
A cet égard, votre commission s'étonne que l'ambition affichée par l'article 2, telle qu'elle se déduit de son exposé des motifs et de son étude d'impact, ne corresponde pas exactement à la lettre du dispositif proposé. Selon l'étude d'impact en effet, l'objectif de l'article 2 est « d'offrir des actions de promotion de la santé à tous les enfants et adolescents afin d'agir, en cohérence avec les priorités de la stratégie nationale de santé, sur les déterminants de santé qui sont l'une des principales causes des inégalités de santé ». La question de savoir en quoi les dispositions législatives proposées permettront de mieux agir sur les déterminants de santé que le droit en vigueur reste entière.
S'agissant par ailleurs de l'implication des ARS dans la promotion de la santé à l'école, l'article L. 1431-2 du code de la santé publique leur assigne déjà la mission de « mettre en oeuvre au niveau régional la politique de santé publique définie en application des articles L. 1411-1-1 et L. 1411-2, en liaison avec les autorités compétentes dans le domaine de la santé au travail, de la santé scolaire et universitaire et de la protection maternelle et infantile ».
A ce titre « elles définissent et financent des actions visant à promouvoir la santé, à éduquer la population à la santé et à prévenir les maladies, les handicaps et la perte d'autonomie, et elles veillent à leur évaluation ».
Sur le terrain, les partenaires extérieurs (Croix Rouge, Planning familial, caisses primaires d'assurance maladie, centres régionaux d'information et de prévention du sida, association nationale de prévention en alcoologie et addictologie, Institut national de prévention et d'éducation pour la santé, voire collectivités territoriales) apportent déjà leur concours en menant des actions de prévention et d'information dans les établissements scolaires ou en développant des ressources pédagogiques.
Quant aux compléments introduits par l'Assemblée nationale, votre commission estime qu'ils conduisent à alourdir inutilement des dispositions du code de l'éducation sur lesquelles le Parlement ne s'est prononcé que récemment.
Pour l'ensemble de ces raisons, votre commission peine à percevoir la portée opérationnelle de l'article 2 par rapport au droit existant . A l'initiative des rapporteurs, elle a donc adopté un amendement de suppression de cet article ( amendement COM-317 ).
Votre commission a supprimé cet article.
Article 2 bis A
[supprimé]
(art. L. 831-1 du code de
l'éducation)
Contribution des services universitaires de
médecine préventive
et de promotion de la santé
à l'accès aux soins de premier recours
Objet : Cet article, inséré par l'Assemblée nationale, reconnaît la possibilité pour les services universitaires et interuniversitaires de médecine préventive et de promotion de la santé (SUMPPS) agréés comme centres de santé de contribuer à l'accès aux soins de premier recours.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative, d'une part, de notre collègue député Jean-Louis Roumegas et de plusieurs membres du groupe écologiste, d'autre part, de notre collègue député Stéphane Claireaux et de plusieurs membres du groupe RRDP, suivant un avis favorable de la commission et du Gouvernement.
Il complète l'article L. 831-1 du code de l'éducation afin de préciser que les services universitaires et interuniversitaires de médecine préventive et de promotion de la santé (SUMPPS), lorsqu'ils dispensent des soins en tant que centres de santé, « contribuent à l'accès aux soins de premier recours, notamment des étudiants de l'établissement auquel ils sont rattachés ».
II - La position de la commission
Votre commission n'est pas convaincue de l'apport du dispositif proposé. En effet, l'article L. 6323-1 du code de la santé publique relatif aux centres de santé les définit précisément comme « des structures sanitaires de proximité dispensant principalement des soins de premier recours ».
Il paraît donc tautologique de préciser qu'en tant que centres de santé, les SUMMPS contribuent aux soins de premier recours.
Suivant la proposition de ses rapporteurs, votre commission a
adopté un amendement de suppression de cet article
(
amendement COM-318
).
Votre commission a supprimé cet article.
Article 2 bis B
[supprimé]
(art. L. 5314-2 du code du travail)
Reconnaissance du
rôle de prévention, d'éducation
et d'orientation des
missions locales en matière de santé
Objet : Cet article, inséré par l'Assemblée nationale, vise à reconnaître le rôle joué par les missions locales en matière de prévention, d'éducation et d'orientation des jeunes dans le domaine de la santé.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue député Jean-Patrick Gille, avec l'avis favorable de la commission et du Gouvernement.
Il vise à faire reconnaître dans la loi le rôle joué par les missions locales en matière de prévention, d'éducation et d'orientation des jeunes dans le domaine de la santé.
Le rôle des missions locales pour l'insertion professionnelle et sociale des jeunes dans le cadre du service public de l'emploi est défini à l'article L. 5314-2 du code du travail, qui comporte quatre alinéas :
elles « ont pour objet d'aider les jeunes de seize à vingt-cinq ans révolus à résoudre l'ensemble des problèmes que pose leur insertion professionnelle et sociale en assurant des fonctions d'accueil, d'information, d'orientation et d'accompagnement à l'accès à la formation professionnelle initiale ou continue, ou à un emploi » (alinéa 1) ;
elles « favorisent la concertation entre les différents partenaires en vue de renforcer ou compléter les actions conduites par ceux-ci, notamment pour les jeunes rencontrant des difficultés particulières d'insertion professionnelle et sociale » (alinéa 2) ;
elles « contribuent à l'élaboration et à la mise en oeuvre, dans leur zone de compétence, d'une politique locale concertée d'insertion professionnelle et sociale des jeunes » (alinéa 3) ;
leurs résultats sont évalués dans des conditions fixées par convention avec l'État, la région et les autres collectivités territoriales qui les financent (alinéa 4).
Le dispositif proposé vise à compléter cet article L. 5314-2 en insérant après l'alinéa 3 une disposition selon laquelle « les missions locales sont reconnues comme participant au repérage des situations qui nécessitent un accès aux droits sociaux, à la prévention et aux soins, et comme mettant ainsi en oeuvre les actions et orientant les jeunes vers des services compétents qui permettent la prise en charge du jeune concerné par le système de santé de droit commun et la prise en compte par le jeune lui-même de son capital santé ».
II - La position de la commission
Considérant que la préservation d'une bonne santé et l'accès à des soins adaptés font partie intégrante de l'insertion sociale et professionnelle des jeunes, votre commission partage la préoccupation à laquelle entend répondre le présent article.
Il lui semble cependant que la disposition proposée n'a pas sa place dans la loi . La définition des objectifs poursuivis en matière d'accès à la santé relève à la fois des conventions pluriannuelles d'objectifs (CPO) signées entre l'État et chaque mission locale et des démarches de contractualisation entre partenaires au niveau local.
Il n'apparaît d'ailleurs pas utile de préciser les dispositions actuelles de l'article L. 5314-2, dont la formulation est suffisamment large pour couvrir l'ensemble des dimensions concourant à l'insertion professionnelle et sociale.
Dans ces conditions, votre commission partage l'avis de vos rapporteurs qui estiment infondé de maintenir le présent article ( amendement COM-319 ).
Votre commission a supprimé cet article.
Article 2 bis
(art. L. 1111-5
et L. 1111-5-1 [nouveau] du code de la santé publique)
Extension de
la dérogation à l'obligation de recueil
du consentement
parental pour les actes de prévention
et de soins
réalisés par les sages-femmes et les infirmiers
Objet : Cet article, inséré par l'Assemblée nationale, étend aux sages-femmes et aux infirmiers la dérogation à l'obligation de recueil du consentement parental, aujourd'hui réservée aux médecins, pour les actes de prévention et de soins.
I - Le dispositif proposé
Composée des articles L. 1111-1 à L. 1111-9, la section I du chapitre I er du titre I er du livre I er de la première partie du code de la santé publique fixe les principes généraux de l'information des usagers du système de santé et de l'expression de leur volonté.
En ce qui concerne les usagers mineurs, l'article L. 1111-2, relatif au droit pour toute personne d'être informée sur son état de santé, dispose que les droits des mineurs sont exercés par les titulaires de l'autorité parentale. L'article L. 1111-4, qui prévoit que toute personne prend avec le professionnel de santé les décisions concernant sa santé, dispose néanmoins que le consentement du mineur doit être systématiquement recherché s'il est apte à exprimer sa volonté et à participer à la décision.
La règle générale est ainsi celle de l'absence de secret médical entre un mineur non émancipé et ses parents ou représentants légaux et de l'obligation du recueil du consentement des titulaires de l'autorité parentale pour tout acte pratiqué par un médecin sur le mineur.
Ce principe est assorti d'une dérogation définie à l'article L. 1111-5 qui permet aux médecins de se soustraire à l'obligation d'information des titulaires de l'autorité parentale et de recueil de leur consentement pour des actes pratiqués sur un mineur qui refuse que ses parents en soient informés lorsque ces actes sont nécessaires à la sauvegarde de sa santé . En effet, à son alinéa 1 er , cet article prévoit que :
par dérogation au principe de l'autorité parentale prévu par le code civil, « le médecin peut se dispenser d'obtenir le consentement du ou des titulaires de l'autorité parentale sur les décisions médicales à prendre lorsque le traitement ou l'intervention s'impose pour sauvegarder la santé d'une personne mineure, dans le cas où cette dernière s'oppose expressément à la consultation du ou des titulaires de l'autorité parentale afin de garder le secret sur son état de santé » (première phrase) ;
cependant, « le médecin doit dans un premier temps s'efforcer d'obtenir le consentement du mineur à cette consultation » (deuxième phrase) ;
si le mineur maintient son opposition, « le médecin peut mettre en oeuvre le traitement ou l'intervention. Dans ce cas, le mineur se fait accompagner d'une personne majeure de son choix » (troisième et quatrième phrases).
Cette dérogation s'ajoute à deux autres établies par la loi n° 2001-588 du 4 juillet 2001 sur la contraception en matière de prescription d'une méthode contraceptive (article L. 5134-1) et de réalisation d'une interruption volontaire de grossesse (article L. 2212-7).
Le présent article, inséré à l'Assemblée nationale en commission à l'initiative de notre collègue députée Annie Le Houerou et de plusieurs membres du groupe SRC, suivant l'avis favorable du rapporteur, étend la dérogation prévue à l'article L. 1111-5. Son objectif est d'améliorer les actes de prévention et les soins concernant les personnes mineures qui souhaitent conserver le secret vis-à-vis de leurs parents, en particulier s'agissant de leur santé sexuelle et reproductive.
L'extension proposée est double :
les alinéas 2 à 4 complètent l'article L. 1111-5 précité pour étendre la dérogation, aujourd'hui réservée aux médecins, aux sages-femmes et aux actes de prévention et de dépistage ;
les alinéas 5 et 6 créent un nouvel article L. 1111-5-1 introduisant une dérogation analogue pour les infirmiers agissant sous la responsabilité d'un médecin lorsque l'acte de prévention, de dépistage ou de traitement « s'impose pour sauvegarder la santé sexuelle et reproductive d'une personne mineure âgée de quinze ans ou plus ».
II - La position de la commission
Soucieuse d'améliorer l'accès des mineurs aux actes de prévention et de soins, votre commission approuve la mesure prévue au présent article.
A l'initiative de ses rapporteurs, elle a adopté un amendement tendant à assurer la coordination du dispositif proposé avec le droit existant, en incluant dans la dérogation prévue à l'alinéa 6 pour les infirmiers l'ensemble des mineurs, qu'ils soient ou non âgés de plus de quinze ans.
Cet amendement procède en outre à des modifications rédactionnelles et corrige une erreur de référence ( amendement COM-320 ).
Votre commission a adopté cet article ainsi modifié.
Article 2 ter [supprimé]
(art. L. 114-3 du code du service national)
Information des jeunes sur
la prévention des conduites à risque
pour la santé
lors de la journée défense et citoyenneté
Objet : Cet article, inséré par l'Assemblée nationale, prévoit une information des jeunes sur la prévention des conduites à risque pour la santé lors de la journée défense et citoyenneté.
I - Le dispositif proposé
Le présent article a été inséré en commission à l'Assemblée nationale à l'initiative de notre collègue député Gérard Bapt avec un avis de sagesse du rapporteur. Il prévoyait initialement un test de dépistage de la surdité lors de la journée défense et citoyenneté (JDC).
Une nouvelle rédaction en a été adoptée en séance publique, à l'initiative de nos collègues députés Gérard Bapt et Sophie Errante, avec l'avis favorable de la commission et du Gouvernement. Il prévoit désormais qu'une information est dispensée lors de cette journée « sur la prévention des conduites à risque pour la santé, notamment celles susceptibles de causer des troubles de l'audition ».
Le dispositif proposé complète ainsi l'article L. 114-3 du code du service national, qui définit le contenu de l'enseignement délivré lors de la journée défense et citoyenneté. Cet enseignement porte sur :
- « les enjeux et les objectifs généraux de la défense nationale, les moyens civils et militaires de la défense et leur organisation, le service civique et les autres formes de volontariat ainsi que les périodes militaires d'initiation ou de perfectionnement à la défense nationale et les possibilités d'engagement dans les forces armées et les forces de réserve » ;
- « les droits et devoirs liés à la citoyenneté » et les « enjeux du renforcement de la cohésion nationale et de la mixité sociale » ;
- « la prévention des risques », les « missions des services de secours » et les « gestes élémentaires de premier secours ».
Cet article prévoit en outre l'organisation de « tests d'évaluation des apprentissages fondamentaux de la langue française » et une « information générale sur le don du sang, de plaquettes, de moelle osseuse, de gamètes et sur le don d'organes à fins de greffe ».
La participation obligatoire des jeunes à cette journée, accomplie sur un site militaire, intervient entre la date de recensement et l'âge de 18 ans (ou dans les trois mois qui suivent le recensement en cas d'acquisition de la nationalité française entre 18 et 25 ans).
II - La position de la commission
Votre commission n'a pas jugé opportun de maintenir cet article pour trois raisons principales.
Le dispositif proposé ne relève tout d'abord pas à proprement parler des objectifs de la JDC. A cet égard, il faut se garder d'une tendance générale à vouloir reporter sur cette journée la recherche de solutions à des problèmes divers auxquels il n'a pu être remédié auparavant , en particulier dans le cadre des parcours éducatifs ou de la médecine scolaire.
La sensibilisation aux conduites à risque pour la santé, notamment en matière d'audition, interviendrait en outre trop tardivement s'agissant de jeunes proches de l'âge de la majorité.
La participation à la JDC implique enfin déjà la présentation d'un certificat délivré par un médecin attestant de la réalisation d'un examen de santé dans les six mois précédents.
Votre commission a donc adopté un amendement de ses rapporteurs tendant à la suppression du présent article ( amendement COM-321 ).
Votre commission a supprimé cet article.
Article 2 quater
(art. L.
321-3 du code de la sécurité sociale
et art. L. 120-4 du code
du service national)
Information des jeunes en insertion professionnelle
sur l'examen de santé gratuit
Objet : Cet article, inséré par l'Assemblée nationale, prévoit une information des jeunes en insertion professionnelle sur la possibilité de réaliser l'examen de santé gratuit prévu par le code de la sécurité sociale.
I - Le dispositif proposé
A son article L. 321-3, le code de la sécurité sociale permet à toute personne affiliée ou rattachée au régime général d'assurance maladie de bénéficier d'un examen de santé gratuit « à certaines périodes de la vie », selon des modalités définies par voie réglementaire.
En pratique, l'examen de santé gratuit est possible tous les cinq ans et il s'adresse aux personnes ne faisant pas l'objet d'un suivi médical régulier. Les publics prioritaires sont les bénéficiaires du revenu de solidarité active (RSA) ou de la couverture maladie universelle (CMU), les jeunes âgés de 16 à 25 ans en stage de formation ou n'ayant pas présenté de certificat médical lors de la journée défense et citoyenneté (JDC), les chômeurs, les assurés âgés de 60 à 75 ans ainsi que les personnes inactives mais ayant été exposées à l'amiante ou à la poussière de bois au cours de leur vie professionnelle ou encore les personnes invalides, handicapées et bénéficiaires d'une rente d'accident du travail. Le bilan de santé consiste en une série d'analyses biologiques et de tests assortis d'un examen clinique par un médecin, les objectifs principaux étant de dépister d'éventuelles affections ignorées ou latentes, d'identifier des facteurs de risque et de réaliser une action de prévention.
Le présent article, inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue député Serge Letchimy et de plusieurs membres du groupe SRC, suivant l'avis favorable de la commission et du Gouvernement, vise à améliorer l'information des jeunes en insertion professionnelle sur la possibilité d'accéder à cet examen de santé gratuit .
La possibilité de bénéficier périodiquement et gratuitement de cet examen de santé étant peu connue des jeunes en insertion professionnelle, le dispositif proposé vise à ce qu'ils en soient systématiquement informés afin de les mettre en situation de le demander et de le faire réaliser .
Les personnes visées sont les suivantes :
- les jeunes admis dans une école de la deuxième chance. Aux termes de l'article L. 214-14 du code de l'éducation, il s'agit d'établissements qui « participent au service public régional de la formation professionnelle et proposent une formation à des personnes de seize à vingt-cinq ans dépourvues de qualification professionnelle ou de diplôme ». L'attestation délivrée par ces écoles en fin de formation indique « le niveau de compétence acquis de manière à faciliter l'accès à l'emploi ou à une certification inscrite au répertoire national des certifications professionnelles » ;
- les personnes effectuant un service civique. Il s'agit, selon l'article L. 120-1 du code du service national, d'un « engagement volontaire d'une durée continue de six à douze mois donnant lieu à une indemnisation prise en charge par l'État, ouvert à tous les jeunes de seize à vingt-cinq ans, en faveur de missions d'intérêt général reconnues prioritaires pour la Nation » ;
- les jeunes travailleurs en contrat d'apprentissage dans les conditions prévues au livre II de la sixième partie du code du travail ;
- les stagiaires du service militaire adapté (SMA) , dispositif militaire d'insertion socioprofessionnelle mentionné à l'article L. 4132-12 du code de la défense, destiné aux jeunes ultramarins âgés de dix-huit à vingt-cinq ans et éloignés du marché de l'emploi ;
- et les personnes titulaires d'un contrat de professionnalisation , dispositif favorisant l'insertion ou la réinsertion professionnelle ouvert notamment aux personnes âgées de seize à vingt-cinq ans révolues afin de compléter leur formation initiale.
Le paragraphe I de l'article 2 quater impose ainsi l'information automatique de ces personnes sur la possibilité d'effectuer l'examen prévu au premier alinéa de l'article L. 321-3 du code de la sécurité sociale.
Le paragraphe II est une disposition de conséquence qui complète l'article L. 120-4 du code du service national, relatif aux volontaires du service civique, par un renvoi à l'article L. 321-3 précité.
II - La position de la commission
Votre commission juge cette disposition bienvenue. En effet, elle devrait contribuer à améliorer la prévention et l'accès aux soins de jeunes souvent sortis précocement du système scolaire, et qui demeurent parfois à l'écart du système de santé.
Il conviendra d'être toutefois attentif au respect des dispositions du troisième alinéa de l'article L. 321-3, qui renvoient à un décret en Conseil d'État le soin de définir « toutes mesures utiles pour éviter le double emploi de cet examen de santé avec toute autre visite en médecine préventive organisée en application d'une autre disposition législative ou réglementaire ». A cet égard, vos rapporteurs rappellent que lors de l'admission des jeunes dans un dispositif d'insertion professionnelle, une visite médicale validant leur aptitude à effectuer certaines activités doit en principe être réalisée.
A l'initiative de ses rapporteurs, votre commission a adopté un amendement procédant à une réécriture de l'article à des fins de précision ( amendement COM-322 ).
Votre commission a adopté cet article ainsi modifié.
Article 3
(art. L. 5134-1 et
L. 5521-7 du code de la santé publique)
Assouplissement des
conditions d'accès des élèves du second degré
à la contraception d'urgence
Objet : Cet article assouplit les conditions d'accès à la contraception d'urgence des élèves du second degré auprès des infirmiers scolaires.
I - Le dispositif proposé
L'article L. 5134-1 du code de la santé publique, dans sa rédaction issue des lois n° 2000-1209 du 13 décembre 2000 relative à la contraception d'urgence et n° 2001-588 du 4 juillet 2001 relative à l'interruption volontaire de grossesse et à la contraception, soumet la délivrance d'une contraception d'urgence aux élèves mineures des établissements du second degré par les infirmiers scolaires à trois conditions cumulatives :
- un médecin, une sage-femme ou un centre de planification ou d'éducation familiale « n'est pas immédiatement accessible » ;
- l'administration de la contraception d'urgence doit intervenir « à titre exceptionnel » ;
- la situation de l'élève est celle d'une « détresse caractérisée ».
Après avoir administré la contraception d'urgence, les infirmiers s'assurent de l'accompagnement psychologique de l'élève et de la mise en place d'un suivi médical.
Ces règles apparaissent plus restrictives que celles prévues par décret pour les pharmaciens d'officine, et qui reposent sur un simple entretien dans des conditions de confidentialité. Elles sont donc de nature à freiner l'accès des mineurs à la contraception d'urgence. Or, l'efficacité de celle-ci pour prévenir une grossesse non désirée est étroitement liée à la rapidité de sa prise.
Dans l'objectif de contribuer à la prévention des grossesses non désirées et des interruptions volontaires de grossesses (IVG), le présent article entend donc lever les restrictions prévues à l'article L. 5134-1.
Il comporte trois paragraphes :
le paragraphe I modifie l'intitulé actuel de la deuxième partie du code de la santé publique, « santé reproductive, droits de la femme et protection de la santé de l'enfant », qui devient « santé sexuelle et reproductive, droits de la femme et protection de la santé de l'enfant », l'objectif étant notamment de reprendre la formulation préconisée par l'Organisation mondiale de la santé (OMS) ;
le paragraphe II supprime les trois conditions cumulatives précitées et précise que les infirmiers s'assurent de l'accompagnement psychologique de l'élève et veillent à la mise en oeuvre d'un suivi médical, « notamment en orientant l'élève vers un centre de planification ou d'éducation familiale » ;
le paragraphe III prévoit en conséquence la même précision à l'article L. 5521-7 du code, qui concerne l'application des dispositions de l'article L. 5134-1 à Wallis-et-Futuna.
L'étude d'impact qui accompagne le projet de loi indique que le Gouvernement procédera à une révision du protocole national relatif à la contraception d'urgence annexé au décret d'application de la loi du 13 décembre 2000 relative à la contraception d'urgence.
II - La position de la commission
Votre commission est favorable au dispositif proposé, qui devrait également contribuer à accroître l'égalité d'accès des mineurs à la contraception d'urgence sur l'ensemble du territoire.
Votre commission a adopté cet article sans modification.
Article 3 bis [supprimé]
(art. 5134-1 du code de la santé publique)
Droit à
l'information sur les méthodes contraceptives
et liberté de
choix parmi ces méthodes
Objet : Cet article, inséré par l'Assemblée nationale, entend reconnaître le droit pour toute personne d'être informée sur les méthodes contraceptives et d'en choisir une librement.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en commission, à l'initiative de notre collègue députée Maud Olivier et de plusieurs membres du groupe SRC, avec l'avis favorable du rapporteur.
Son objectif est de renforcer l'information sur les méthodes contraceptives en prévoyant, à l'article L. 5134-1 du code de la santé publique, relatif à la délivrance des contraceptifs, le droit de toute personne d'être informée sur les méthodes contraceptives et de voir sa liberté de choix préservée.
Il est précisé que « cette information incombe à tout professionnel de santé dans le cadre de ses compétences et dans le respect des règles professionnelles qui lui sont applicables. Seules l'urgence ou l'impossibilité d'informer peuvent l'en dispenser ».
II - La position de la commission
Votre commission estime que ces dispositions ne sont pas nécessaires dans la mesure où elle sont satisfaites par le principe général du droit à l'information prévu à l'article L. 1111-2 du code de la santé publique, et par le principe du droit au consentement, consacré à l'article L. 1111-4 du même code.
L'article L. 1111-2 dispose en effet que « toute personne a le droit d'être informée sur son état de santé. Cette information porte sur les différentes investigations, traitements ou actions de prévention qui sont proposés, leur utilité, leur urgence éventuelle, leurs conséquences, les risques fréquents ou graves normalement prévisibles qu'ils comportent ainsi que sur les autres solutions possibles et sur les conséquences prévisibles en cas de refus. Lorsque, postérieurement à l'exécution des investigations, traitements ou actions de prévention, des risques nouveaux sont identifiés, la personne concernée doit en être informée, sauf en cas d'impossibilité de la retrouver. Cette information incombe à tout professionnel de santé dans le cadre de ses compétences et dans le respect des règles professionnelles qui lui sont applicables. Seules l'urgence ou l'impossibilité d'informer peuvent l'en dispenser. Cette information est délivrée au cours d'un entretien individuel ».
Quant à l'article L. 1111-4, il prévoit que « toute personne prend, avec le professionnel de santé et compte tenu des informations et des préconisations qu'il lui fournit, les décisions concernant sa santé. Le médecin doit respecter la volonté de la personne après l'avoir informée des conséquences de ses choix. (...) Aucun acte médical ni aucun traitement ne peut être pratiqué sans le consentement libre et éclairé de la personne et ce consentement peut être retiré à tout moment ».
A l'initiative de ses rapporteurs, elle a donc adopté un amendement de suppression du présent article ( amendement COM-323 ).
Votre commission a supprimé cet article.
Article 4
(art. 225-16-1 et
227-19 du code pénal ; art. L. 3311-1,
L. 3342-1, L. 3353-3 et
L. 3353-4 du code de la santé publique)
Renforcement de la lutte
contre la consommation excessive d'alcool
Objet : Cet article renforce les dispositions législatives permettant de lutter contre la consommation excessive d'alcool.
I - Le dispositif proposé
Le présent article renforce l'arsenal législatif permettant de lutter contre la consommation excessive d'alcool, en particulier chez les jeunes. Il prévoit :
- le rattachement du fait d'inciter une personne, quel que soit son âge, à consommer de l'alcool de façon excessive à l'infraction de bizutage , punie de 6 mois d'emprisonnement et de 7 500 euros d'amende ;
- la mise en cohérence des infractions prévues par le code pénal, d'une part, et par le code de la santé publique, d'autre part, afin de distinguer l'infraction de provocation directe d'un mineur à la consommation excessive d'alcool, punie d'un an d'emprisonnement et de 15 000 euros d'amende, et l'infraction de provocation directe d'un mineur à la consommation habituelle , punie de deux ans d'emprisonnement et de 45 000 euros d'amende ;
- l' interdiction de la vente aux mineurs de tout objet incitant directement à la consommation excessive d'alcool , sous peine d'une amende de 7 500 euros.
Pour ce faire, le paragraphe I modifie le livre II du code pénal, relatif aux crimes et délits contre les personnes.
Au 1° , il complète l'article 225-16-1 qui définit le bizutage. Celui-ci prévoit désormais que « hors les cas de violences, de menaces ou d'atteintes sexuelles, le fait pour une personne d'amener autrui, contre son gré ou non, à subir ou à commettre des actes humiliants ou dégradants ou à consommer de l'alcool de manière excessive lors de manifestations ou de réunions liées aux milieux scolaire et socio-éducatif est puni de six mois d'emprisonnement et de 7 500 euros d'amende. »
Au 2° , il modifie le premier alinéa de l'article 227-19 qui punit le fait de provoquer directement un mineur à la consommation habituelle et excessive de boissons alcooliques de deux ans d'emprisonnement et de 45 000 euros d'amende. Cet alinéa est remplacé par deux alinéas qui permettent de distinguer :
- d'un côté, le fait de provoquer directement un mineur à la consommation excessive d'alcool, puni d'un an d'emprisonnement et de 15 000 euros d'amende ;
- de l'autre, le fait de provoquer directement un mineur à la consommation habituelle d'alcool, puni de deux ans d'emprisonnement et de 45 000 euros d'amende.
Il est précisé que le fait de se rendre coupable de l'une ou l'autre de ces deux infractions, « lorsqu'il s'agit d'un mineur de quinze ans ou que les faits sont commis dans des établissements d'enseignement ou d'éducation ou dans les locaux de l'administration, ainsi que lors des entrées ou sorties des élèves ou du public dans un temps très voisin de celles-ci, aux abords de ces établissements ou locaux (...) porte au double le maximum des peines encourues ».
Le paragraphe II modifie le livre III de la troisième partie du code de la santé publique, relatif à la lutte contre l'alcoolisme.
Le 1° A complète l'article L. 3311-3 pour préciser que les campagnes d'information antialcooliques « doivent aussi porter sur la prévention de l'alcoolisme des jeunes afin de lutter contre leur consommation excessive d'alcool ».
Le 1° modifie l'article L. 3342-1, relatif à l'interdiction de la vente de boissons alcooliques à des mineurs, pour prévoir l'obligation pour la personne qui délivre la boisson d'exiger du client qu'il établisse la preuve de sa majorité.
Cet article est complété par un second alinéa qui interdit également « la vente à des mineurs de tout objet incitant directement à la consommation excessive d'alcool ». La définition des types et caractéristiques de ces objets est renvoyée à un décret en Conseil d'État. Selon les informations communiquées à vos rapporteurs par le Gouvernement, les objets concernés sont ceux dont le graphisme, la présentation, le visuel, le nom ou le logo de la marque utilisée, la dénomination, le slogan ou tout autre signe distinctif s'apparente à une incitation directe à la consommation d'alcool. Il pourrait s'agir par exemple de vêtements, d'accessoires de mode ou encore de jeux de société qui conduisent à donner une image positive ou humoristique de l'ivresse, de l'alcoolisation intense ou qui poussent à adopter un comportement de consommation excessive d'alcool.
Le 2° modifie l'article L. 3353-3, qui prévoit l'interdiction de la vente de boissons alcooliques à des mineurs, pour préciser que l'offre, à titre gratuit ou onéreux, à un mineur de tout objet incitant directement à la consommation excessive d'alcool est punie de la même peine, c'est-à-dire 7 500 euros d'amende.
Il est précisé que le fait de se rendre coupable de l'une de ces infractions en ayant été condamné depuis moins de cinq ans pour un délit prévu au chapitre III (répression de l'ivresse publique et protection des mineurs) du titre V du livre III de la troisième partie du code de la santé publique porte au double le maximum des peines encourues.
Le 3° propose une nouvelle rédaction de l'article L. 3353-4 à des fins de coordination avec l'article 227-19 du code pénal qui définit les peines encourues en cas de provocation à la consommation excessive ou à la consommation habituelle d'alcool.
II - La position de la commission
Votre commission approuve le dispositif proposé au présent article.
Les modifications prévues au paragraphe I permettent d'améliorer la cohérence de la hiérarchie des sanctions. Malgré les difficultés posées par le problème de la preuve, elles devraient en principe faciliter les poursuites en évitant l'exigence de conditions cumulatives, à savoir le caractère excessif d'une part et le caractère habituel d'autre part de la consommation à laquelle le mineur a été incité, pour caractériser l'infraction.
L'interdiction de l'offre aux mineurs de tout objet encourageant la consommation excessive d'alcool est une mesure bienvenue, tout comme l'obligation pour tout débitant de boissons alcooliques d'exiger que le client établisse la preuve de sa majorité.
La question des phénomènes d'alcoolisation massive chez les jeunes majeurs reste cependant largement sans réponse et appelle à la poursuite et à l'approfondissement des campagnes de prévention auprès de ce public.
Votre commission a adopté cet article sans modification.
Article 4 bis [suppression
maintenue]
(art. L. 3323-3 du code de la santé
publique)
Définition de la publicité en faveur d'une boisson
alcoolique
Objet : Cet article, inséré à l'Assemblée nationale en commission avant d'être supprimé en séance publique, prévoyait d'assouplir le régime juridique de la publicité en faveur d'une boisson alcoolique.
I - Le dispositif proposé
Le présent article, inséré en commission à l'Assemblée nationale à l'initiative de notre collègue député Denys Robiliard et de plusieurs membres du groupe SRC malgré les avis défavorables du rapporteur et du Gouvernement, a finalement été supprimé en séance publique sur proposition de ce dernier.
Il visait à assouplir les dispositions qui encadrent la publicité en faveur des boissons alcooliques, telles qu'elles résultent de la loi n° 91-32 du 10 janvier 1991 relative à la lutte contre le tabagisme et l'alcoolisme (loi dite « Evin »), au motif qu'elles étaient porteuses d'insécurité juridique. Était notamment en cause l'interdiction par ces dispositions de toute évocation du vin dans un écrit journalistique, culturel ou touristique, en ce qu'elle apparaissait susceptible de s'opposer à la mise en valeur d'un terroir ou d'une région.
Le dispositif proposé consistait à prévoir que les restrictions définies à l'article L. 3323-4 du code de la santé publique, qui fixe le contenu autorisé de la publicité en faveur de ce type de boissons, ne s'appliquent qu'aux seuls éléments de publicité indirecte qui « rappellent effectivement ou ont pour but de rappeler une boisson alcoolique ».
L'Assemblée nationale a souhaité supprimer cet article, considérant que les impératifs de santé publique imposaient de préserver l'équilibre issu de la loi « Evin ».
II - La position de la commission
Votre commission constate que la question soulevée par le présent article a été résolue dans le cadre de l'examen du projet de loi pour la croissance, l'activité et l'égalité des chances économiques, considéré comme adopté définitivement par l'Assemblée nationale le 10 juillet dernier.
La nouvelle rédaction adoptée pour l'article L. 3323-3 du code de la santé publique permet de ne pas considérer comme une publicité en faveur d'une boisson alcoolique « les contenus, images, représentations, descriptions, commentaires ou références relatifs à une région de production, à une toponymie, à une référence ou à une indication géographique, à un terroir, à un itinéraire, à une zone de production, au savoir-faire, à l'histoire ou au patrimoine culturel, gastronomique ou paysager liés à une boisson alcoolique disposant d'une identification de la qualité ou de l'origine, ou protégée par le code rural et de la pêche maritime ». C'est pourquoi votre commission a jugé opportun de maintenir la suppression du présent article.
Votre commission a maintenu la suppression de cet article.
Article 5
(art. L. 2133-1 et
L. 3232-8 [nouveau] du code de la santé publique,
art. L. 112-13
[nouveau] du code de la consommation)
Information nutritionnelle
complémentaire facultative
sur les emballages alimentaires
Objet : Cet article ouvre la possibilité, pour les producteurs et distributeurs du secteur de l'alimentation, conformément au droit européen, de prévoir une information nutritionnelle complémentaire sur les emballages alimentaires au moyen de graphiques ou de symboles.
I - Le dispositif proposé
Le règlement n° 1169/2011 du Parlement européen et du Conseil du 25 octobre 2011 (dit « Inco »), entré en vigueur le 13 décembre 2014, est relatif à l'information des consommateurs sur les denrées alimentaires. Il définit les mentions qui doivent obligatoirement figurer sur l'emballage de la plupart des denrées alimentaires ayant fait l'objet d'une transformation industrielle, parmi lesquelles la déclaration nutritionnelle obligatoire prévue à son article 30 - c'est-à-dire l'indication de la valeur énergétique et des quantités de graisses, acides gras saturés, glucides, sucres, protéines et sel présentes dans la denrée. Ses articles 32 à 34 précisent les modalités de présentation de cette déclaration.
Son article 35 ouvre la possibilité aux producteurs et aux distributeurs de faire figurer sur l'emballage des denrées alimentaires, des « formes d'expression et de présentation complémentaires » de la déclaration nutritionnelle obligatoire « au moyen de graphiques ou symboles ». L'objectif est de « faciliter la compréhension par le consommateur de la contribution de la denrée alimentaire à l'apport en énergie et en nutriments ».
L'État membre a compétence pour recommander aux exploitants du secteur alimentaire d'utiliser un ou plusieurs de ces graphiques ou symboles nutritionnels.
Il est prévu que les Etats membres communiquent à la Commission les modalités de ces formes d'expression ou de présentation complémentaires. La Commission doit, quant à elle, présenter au Parlement européen et au Conseil, avant le 31 décembre 2017, un rapport sur l'utilisation de cette possibilité, sur son effet sur le marché intérieur et sur l'opportunité d'approfondir l'harmonisation en la matière.
|
a) ces formes se fondent sur de solides études auprès des consommateurs, scientifiquement valides, et n'induisent pas le consommateur en erreur ; b) leur mise au point est le résultat de la consultation d'un large éventail de groupes d'intérêts ; c) elles visent à faciliter la compréhension par le consommateur de la contribution de la denrée alimentaire à l'apport en énergie et en nutriments d'un régime alimentaire, ou de l'importance, à cet égard, de la denrée considérée ; d) elles sont étayées par des éléments scientifiquement valides prouvant que le consommateur moyen comprend la façon dont l'information est exprimée ou présentée ; e) elles sont objectives et non discriminatoires ; f) leur mise en oeuvre ne fait pas obstacle à la libre circulation des marchandises. |
Par le présent article, le Gouvernement entend se saisir de la possibilité ainsi ouverte.
Le paragraphe I A complète l'article L. 2133-1 du code de la santé publique, relatif à l'obligation d'apposer un message sanitaire sur les publicités pour les boissons sucrées et les produits alimentaires manufacturés, pour prévoir que les conditions de révision régulière de l'information à caractère sanitaire sont déterminées par décret en Conseil d'Etat pris après avis de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses).
Le paragraphe I crée un article L. 3232-8 nouveau dans le titre unique du livre II bis de la troisième partie du code de la santé publique, consacré à la nutrition et à la santé.
L'alinéa 1 er de cet article dispose qu' « afin de faciliter le choix du consommateur au regard de l'apport en énergie et en nutriments à son régime alimentaire », la déclaration nutritionnelle obligatoire prévue par le règlement précité « peut être accompagnée d'une présentation ou d'une expression complémentaire au moyen de graphiques ou de symboles, dans les conditions prévues à l'article 35 dudit règlement. »
L'alinéa 2 de l'article L. 3232-8 prévoit que les modalités selon lesquelles les recommandations adressées aux producteurs et distributeurs sont établies et évaluées sont définies par décret en Conseil d'Etat après avis de l'Anses.
Le paragraphe II prévoit une disposition miroir dans le code de la consommation, qui renvoie à l'article L. 3232-8.
Selon les informations fournies par le Gouvernement, la recommandation devrait prendre la forme d'un score coloriel, aisément compréhensible, tel qu'il est promu par le professeur Serge Hercberg, président du programme national nutrition santé (PNNS).
A la demande de la direction générale de la santé (DGS), l'Anses a évalué la faisabilité technique du score nutritionnel complémentaire que le Gouvernement entend proposer.
Dans son rapport rendu public le 1 er juin dernier 6 ( * ) , l'agence conclut à une mise en oeuvre techniquement faisable mais qui nécessiterait d'être complétée par d'autres données que celles dont l'étiquetage deviendra obligatoire en décembre 2016 dans le cadre de la réglementation européenne. Sans porter d'appréciation sur la capacité à informer le consommateur ou à induire des changements de comportement, elle indique en outre qu'il apparaît discriminant pour un grand nombre d'aliments mais insuffisamment discriminant pour d'autres (boissons rafraîchissantes sans alcool, matières grasses, fromages, chocolats...).
II - La position de la commission
Votre commission accueille favorablement les dispositions du présent article, qui devraient être de nature à éclairer les choix du consommateur, sous réserve que l'information complémentaire soit aisément compréhensible et suffisamment discriminante pour l'ensemble des aliments. Elle rappelle que la hausse de la prévalence de l'obésité n'épargne par la France. Ce phénomène concernait en effet 15 % des adultes en 2012, contre seulement 6,1 % en 1980.
Votre commission a adopté cet article sans modification.
Article 5 bis A
(art. L. 2133-2
[nouveau] du code de la santé publique)
Interdiction de la mise
à disposition de fontaines
proposant des boissons sucrées
Objet : Cet article, inséré par l'Assemblée nationale, interdit la mise à disposition de fontaines de boissons sucrées.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue député Arnaud Richard et de plusieurs membres du groupe UDI, avec l'avis favorable de la commission et du Gouvernement.
Il crée un article L. 2133-2 nouveau du code de la santé publique qui interdit, dans tous les lieux ouverts au public ou recevant du public, la mise à disposition en libre-service, payant ou non, de fontaines proposant des boissons avec ajout de sucres ou d'édulcorants de synthèse (pratique du « free refill », encore peu répandue en France mais qui pourrait se développer, suivant les usages observés dans certains pays anglo-saxons en particulier). La détermination de la liste des catégories de boissons visées par l'interdiction est renvoyée à un arrêté interministériel.
L'objectif de cette disposition est de lutter contre l'obésité, en particulier infantile.
II - La position de la commission
Votre commission approuve cette disposition dont elle partage pleinement l'objectif.
A l'initiative de ses rapporteurs, elle a adopté un amendement de réécriture intégrale ( amendement COM-324 ) dont l'objet est triple :
il restreint la portée de l'interdiction aux fontaines proposant des boissons « à volonté ». Le dispositif initial visait les fontaines « en libre-service, payant ou non », ce qui pouvait être interprété comme incluant les boissons achetées à l'unité. Ne doivent être concernées par l'interdiction que les boissons accessibles sans limitation de quantité, gratuitement ou après acquittement d'un prix forfaitaire ;
il procède à des ajustements rédactionnels ;
il déplace enfin le dispositif prévu au sein des dispositions du code de la santé publique relatives à la prévention de l'obésité et le surpoids (chapitre II du titre unique du livre deuxième bis de la troisième partie du code de la santé publique). Par conséquent, le dispositif est désormais inscrit dans un article L. 3232-8 nouveau du code de la santé publique.
Votre commission a adopté cet article ainsi modifié.
Article 5 bis B
[supprimé]
(art. L. 3231-1 du code de la santé
publique)
Participation de l'Union nationale des caisses d'assurance maladie
et de l'Union nationale des organismes complémentaires
d'assurance maladie à la concertation préalable
à
l'élaboration du programme national nutrition santé
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la participation de l'Union nationale des caisses d'assurance maladie (Uncam) et de l'Union nationale des organismes complémentaires d'assurance maladie (Unocam) à la concertation préalable à l'élaboration du programme national relatif à la nutrition et à la santé (PNNS).
I - Le dispositif proposé
L'article L. 3231-1 du code de la santé publique prévoit l'élaboration tous les cinq ans par le Gouvernement d'un programme national relatif à la nutrition et à la santé (PNNS).
Les objectifs du PNNS sont de favoriser :
« l'éducation, l'information et l'orientation de la population, notamment par le biais de recommandations en matière nutritionnelle, y compris portant sur l'activité physique ;
la création d'un environnement favorable au respect des recommandations nutritionnelles ;
la prévention, le dépistage et la prise en charge des troubles nutritionnels dans le système de santé ;
la mise en place d'un système de surveillance de l'état nutritionnel de la population et de ses déterminants ;
le développement de la formation et de la recherche en nutrition humaine ».
Le présent article, inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Chaynesse Khirouni et de plusieurs membres du groupe SRC, malgré un avis défavorable de la commission et un avis de sagesse du Gouvernement, complète l'article L. 3231-1 du code de la santé publique pour prévoir la participation de l'Uncam (Union nationale des caisses d'assurance maladie) et de l'Unocam (Union nationale des organismes complémentaires d'assurance maladie) à la concertation préalable à l'élaboration du programme national nutrition santé (PNNS).
II - La position de la commission
Votre commission rappelle qu'il n'appartient pas à la loi de dresser la liste des organismes associés à la concertation préalable à l'élaboration du PNNS. En outre, l'article 1 er du présent projet de loi prévoit déjà plus généralement que « les organismes gestionnaires des régimes d'assurance maladie concourent à la mise en oeuvre de la politique de santé et des plans et programmes de santé qui en résultent, dans le cadre de leurs compétences et dans le respect des conventions les liant à l'État ».
A l'initiative de ses rapporteurs, votre commission a donc adopté un amendement de suppression de cet article ( amendement COM-325 ).
Votre commission a supprimé cet article.
Article 5 bis
(art. L. 2133-1
du code de la santé publique)
Augmentation du taux de la contribution
sur les messages publicitaires concernant les aliments manufacturés et
les boissons sucrées
et élargissement de son champ
d'application
aux messages diffusés sur Internet
Objet : Cet article, inséré par l'Assemblée nationale, relève le taux de la taxe sur les messages publicitaires concernant les boissons sucrées et les aliments manufacturés et étend son application aux messages diffusés sur Internet.
I - Le dispositif proposé
L'article L. 2133-1 du code de la santé publique encadre les messages publicitaires en faveur de boissons avec ajouts de sucres, de sel ou d'édulcorants de synthèse ou de produits alimentaires manufacturés, en les soumettant à l'obligation de contenir une information à caractère sanitaire. Lorsqu'il s'agit de messages télévisés ou radiodiffusés, cette obligation n'est valable que pour les messages émis et diffusés à partir du territoire français et reçus sur ce même territoire.
Les annonceurs et les promoteurs peuvent toutefois déroger à cette obligation à la condition de verser une contribution dont le produit est affecté à l'Institut national de prévention et d'éducation pour la santé (Inpes) pour la réalisation et la diffusion de ses actions d'information et d'éducation nutritionnelles.
L'article L. 2133-1 fixe le taux de la contribution à 1,5 % et l'impute sur le montant annuel des sommes destinées à l'émission et à la diffusion des messages publicitaires payées par les annonceurs (hors remise, rabais, ristourne et TVA).
Le présent article, qui modifie l'article L. 2133-1, résulte de deux amendements insérés à l'Assemblée nationale en commission avec l'avis favorable du rapporteur. Il s'agit, d'une part, d'un amendement de notre collègue députée Valérie Boyer qui relève le taux de la contribution de 1,5 % à 5 %, d'autre part, d'un amendement de notre collègue députée Chaynesse Khirouni qui étend le champ d'application de cette obligation aux messages publicitaires diffusés sur Internet .
II - La position de la commission
Selon les informations communiquées à vos rapporteurs par le Gouvernement, la proportion d'annonceurs qui font le choix d'inscrire un message sanitaire - et qui ne s'acquittent donc pas de la contribution - est estimée à 95 %. Le produit de la contribution est aujourd'hui d'environ 300 000 euros annuels. Toutes choses égales par ailleurs, un relèvement du taux de 1,5 % à 5 % de la taxe conduirait à multiplier son montant par 3,3, ce qui correspond à une augmentation d'environ 700 000 euros par an.
Votre commission a adopté cet article sans modification.
Article 5 ter [supprimé]
(art. L. 3232-4-1 [nouveau] du code de la santé
publique)
Inclusion de la promotion de l'activité physique et des
modes
de déplacement actifs dans les campagnes de lutte contre le
surpoids
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les campagnes de lutte contre l'obésité et le surpoids promeuvent l'activité physique régulière et les modes de déplacement actifs.
I - Le dispositif proposé
A son article L. 3232-1, le code de la santé publique érige la prévention de l'obésité et du surpoids en une « priorité de la politique de santé publique ».
L'article L. 3232-2 du même code assigne à l'État la mission d'organiser et de coordonner la prévention, le traitement et la lutte contre l'obésité et le surpoids.
L'article L. 3232-3 précise quant à lui que les campagnes d'information menées dans ce cadre sont validées par l'Institut national de prévention et d'éducation pour la santé (Inpes).
L'article L. 3232-4 dispose enfin que ces campagnes doivent également porter sur l'acceptation des personnes obèses ou en surpoids et la lutte contre les discriminations qui leur sont faites.
Le présent article, inséré à l'Assemblée nationale en commission à l'initiative de notre collègue député Denis Baupin et de plusieurs membres du groupe écologiste avec un avis favorable du rapporteur, crée un nouvel article L. 3232-4-1 qui inclut dans les campagnes mentionnées à l'article L. 3232-3 précité l'encouragement à l'activité physique régulière et aux « modes de déplacement actifs, notamment la marche et le vélo » .
II - La position de la commission
Votre commission considère qu'il n'appartient pas à la loi de définir le contenu des campagnes de lutte contre l'obésité et le surpoids menées par l'Inpes.
Elle relève en outre que l'article 1 er du présent projet de loi prévoit déjà plus généralement que la politique de santé comprend en particulier « la prévention collective et individuelle des maladies et de la douleur, des traumatismes et des pertes d'autonomie (...) par le développement de la pratique régulière d'activités physiques et sportives à tous les âges ».
A l'initiative de ses rapporteurs, votre commission a donc adopté un amendement de suppression de cet article ( amendement COM-326 ).
Votre commission a supprimé cet article.
Article 5 quater
(art. L.
3232-9 [nouveau] du code de la santé publique)
Prévention de
l'anorexie mentale
Objet : Cet article, inséré par l'Assemblée nationale, assigne à la politique de santé la mission de contribuer à la lutte contre la valorisation de la minceur excessive.
I - Le dispositif proposé
Cet article a été inséré à l'Assemblée nationale en commission à l'initiative du rapporteur Olivier Véran et de plusieurs de ses collègues du groupe SRC.
Il insère, dans le chapitre II du livre deuxième bis de la troisième partie du code de la santé publique, relatif à la prévention de l'obésité et du surpoids, un nouvel article L. 3232-9 qui dispose que « la politique de santé contribue à la prévention et au diagnostic précoce de l'anorexie mentale et des troubles des conduites alimentaires, notamment en luttant contre la valorisation de la minceur excessive ».
II - La position de la commission
Votre commission estime qu'il n'est pas forcément inutile d'inscrire expressément parmi les missions de la politique de santé celle de lutter contre l'anorexie mentale.
Elle a cependant considéré que le dispositif prévu méritait de figurer non pas dans le chapitre traitant de la lutte contre l'obésité et le surpoids, mais dans un chapitre nouveau du code ayant vocation à rassembler l'ensemble des dispositions législatives relatives à la lutte contre la valorisation de la maigreur excessive.
Elle a donc adopté un amendement des rapporteurs qui déplace ce dispositif dans un nouveau chapitre III du livre deuxième bis de la troisième partie du code, intitulé « Lutte contre la maigreur excessive ». Par conséquent, le dispositif proposé est désormais inscrit dans un nouvel article L. 3233-1 du code ( amendement COM-327 ).
Cet amendement intègre par la même occasion dans le présent article le dispositif prévu à l'article 5 quinquies B du projet de loi , qui prévoit l'obligation d'accompagner les photographies de mannequins dont l'apparence a été modifiée par logiciel de traitement d'image d'une mention indiquant qu'il s'agit de photographies retouchées.
Désormais prévu dans un nouvel article L. 3233-2 du code de la santé publique, le dispositif initialement prévu à l'article 5 quinquies B est précisé sur plusieurs points :
- sa portée est élargie à toutes les images publicitaires afin de viser non seulement les photographies mais également les vidéos commerciales, c'est-à-dire toute image publicitaire quel que soit son mode de diffusion ;
- afin de garantir le respect des exigences constitutionnelles qui impliquent que les personnes susceptibles d'être considérées comme auteurs d'une infraction soient définies dans la loi, il précise, à l'image de ce que prévoient les dispositions en vigueur relatives à l'information sanitaire obligatoire sur les messages publicitaires en faveur de boissons sucrées et d'aliments manufacturés, que l'obligation repose sur les annonceurs et les promoteurs ;
- il dispose que l'obligation s'impose à toute promotion, destinée au public, par voie d'imprimés et de publications périodiques. Dans le cas des messages publicitaires diffusés sur Internet ou à la télévision, elle ne s'applique qu'aux messages émis et diffusés à partir du territoire français et reçus sur ce territoire ;
- il clarifie enfin la disposition relative à l'amende maximale encourue en cas de non-respect de cette obligation en la fixant à 30 000 euros ;
La définition des conditions d'application de ce dispositif est renvoyée au pouvoir réglementaire.
Votre commission a adopté cet article ainsi modifié.
Article 5 quinquies A [supprimé]
(art. 223-2-1
[nouveau] du code pénal
et art. L. 3232-11 du code de la
santé publique)
Création d'un délit pénal
d'incitation à la maigreur excessive
Objet : Cet article, inséré par l'Assemblée nationale, tend à créer un délit de provocation à la recherche d'une maigreur excessive.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue députée Maud Olivier, adopté par l'Assemblée nationale en séance publique, se compose de deux parties.
Le paragraphe I insère dans le chapitre du code pénal relatif à la mise en danger des personnes un nouvel article tendant à créer un délit de provocation à la recherche de la maigreur excessive. Ce délit est caractérisé par le fait d'encourager des restrictions alimentaires prolongées ayant pour effet d'exposer la personne à un danger de mort ou de compromettre directement sa santé.
La peine prévue est d'un an d'emprisonnement et de 10 000 euros d'amende.
Le paragraphe II insère dans le livre II bis du code de la santé publique relatif à la lutte contre les troubles du comportement alimentaire un nouveau titre intitulé « lutte contre la maigreur excessive » composé d'un chapitre et d'un article uniques. Cet article prévoit que le fait de provoquer directement une personne à rechercher une maigreur excessive est puni dans les conditions prévues par le code pénal.
II - La position de la commission
Votre commission est depuis longtemps alertée sur le phénomène des sites dits « pro-ana » comportant certaines formes de valorisation de l'anorexie. Les études sociologiques menées sur cette question, les expériences menées en Italie et aux Pays-Bas et la pratique des associations de soignants et de familles tendent cependant à montrer que la pénalisation de ces sites revient en fait à sanctionner le symptôme de la maladie et à empêcher l'émergence de lieux de discussion ouverts aux soignants.
S'il y a incontestablement des améliorations à apporter dans la prise en charge des personnes anorexiques, ainsi d'ailleurs qu'en matière d'image du corps de la femme dans les médias, cette disposition ne permettra ni de prévenir la maladie, ni de renforcer le soin.
Votre commission a donc adopté, à l'initiative de ses rapporteurs, un amendement de suppression de cet article ( amendement COM-328 ).
Votre commission a supprimé cet article.
Article 5 quinquies B [supprimé]
(art. L. 2133-3
[nouveau] du code de la santé publique)
Obligation d'apposer une
mention spéciale sur les photographies
de mannequins dont
l'apparence a été retouchée
par un logiciel de
traitement d'image
Objet : Cet article, inséré par l'Assemblée nationale, prévoit l'obligation d'accompagner les photographies à usage commercial de mannequins dont l'apparence a été modifiée par un logiciel de traitement d'image d'une mention indiquant qu'il s'agit de photographies retouchées.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Maud Olivier et plusieurs membres du groupe SRC, avec l'avis favorable de la commission et du Gouvernement.
Il vise à encadrer la diffusion de photographies de mannequins dont l'apparence corporelle a été retouchée à l'aide de logiciels de traitement d'image. Le dispositif proposé consiste à prévoir l'information obligatoire du public sur l'existence de retouches lorsque celles-ci ont permis d'affiner ou d'épaissir la silhouette du mannequin .
L'objectif est de lutter contre l'ancrage dans les esprits de représentations idéalisées et dangereuses du corps humain, valorisant notamment la minceur excessive, et de contribuer ainsi à la prévention des troubles alimentaires, en particulier chez les plus jeunes.
A cette fin, l'alinéa 1 er de l'article 5 quinquies B crée un nouvel article L. 2133-3 dans le chapitre III du titre III du livre I er de la deuxième partie du code de la santé publique. Ce chapitre est relatif à l'alimentation, la publicité et la promotion dans le cadre des actions de prévention concernant l'enfant. Il comporte actuellement un unique article L. 2133-1 qui prévoit une information sanitaire obligatoire sur les messages publicitaires en faveur de boissons sucrées ou de produits alimentaires manufacturés.
Les dispositions de l'article L. 2133-3 sont détaillées aux alinéas suivants.
L'alinéa 2 prévoit que les photographies à usage commercial de mannequins « dont l'apparence corporelle a été modifiée par un logiciel de traitement d'image afin d'affiner ou d'épaissir la silhouette du mannequin doivent être accompagnées de la mention : " Photographie retouchée " ».
Les mannequins concernés sont définis à l'article L. 7123-2 du code du travail selon une approche large : « est considérée comme exerçant une activité de mannequin, même si cette activité n'est exercée qu'à titre occasionnel, toute personne chargée :
1° Soit de présenter au public, directement ou indirectement par reproduction de son image sur tout support visuel ou audiovisuel, un produit, un service ou un message publicitaire ;
2° Soit de poser comme modèle, avec ou sans utilisation ultérieure de son image. ».
L'alinéa 3 renvoie à un décret en Conseil d'État le soin de définir les modalités d'application et de contrôle de cette obligation. Il pourra par exemple s'agir des caractéristiques graphiques de la mention. Ce décret est pris après consultation de l'autorité de régulation professionnelle de la publicité (ARPP) et de l'Institut national de prévention et d'éducation pour la santé (Inpes).
L'alinéa 4 prévoit une entrée en vigueur du dispositif à la date de publication du décret précité et au plus tard le 1 er janvier 2017.
L'alinéa 5 punit le fait de se soustraire à l'obligation d'apposer la mention spéciale d'une amende de 37 500 euros, niveau équivalent à l'amende encourue en cas de publicité mensongère (article L. 121-15 du code de la consommation). Il est précisé que le montant de cette amende peut être porté à 30 % des dépenses consacrées à la publicité.
II - La position de la commission
Votre commission est sensible aux préoccupations qui animent le présent article et considère qu'il s'agit d'une vraie question de santé publique.
Lors de l'examen de l'article 5 quater , elle a adopté un amendement des rapporteurs 7 ( * ) qui intègre dans cet article le dispositif prévu à l'article 5 quinquies B . L'objectif est de rassembler dans un même nouveau chapitre III du livre deuxième bis de la troisième partie du code, intitulé « Lutte contre la maigreur excessive », l'ensemble des dispositions ayant vocation à lutter contre la valorisation de la maigreur.
Votre commission a jugé indispensable d'apporter par la même occasion plusieurs précisions au dispositif proposé (voir supra ).
Par cohérence, votre commission a adopté un amendement de conséquence des rapporteurs qui supprime l'article 5 quinquies B ( amendement COM-329 ).
Votre commission a supprimé cet article.
Article 5 quinquies C [supprimé]
(art. L. 3232-10
[nouveau] du code de la santé publique)
Inclusion de la lutte contre
la dénutrition
dans la politique de la santé
Objet : Cet article, inséré par l'Assemblée nationale, assigne à la politique de santé la mission de contribuer à la prévention, au traitement et à la lutte contre la dénutrition.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Brigitte Allain et de plusieurs membres des groupes SRC et écologiste, avec l'avis favorable de la commission et du Gouvernement.
Il complète le chapitre II du titre unique du livre bis de la troisième partie du code de la santé publique, relatif à la prévention de l'obésité et du surpoids, par un nouvel article L. 3232-10 incluant la lutte contre la dénutrition dans la politique de santé.
Il est précisé que cette dernière « contribue à la prévention, au traitement et à la lutte contre la dénutrition, notamment à travers le suivi nutritionnel des établissements d'hébergement pour les personnes âgées dépendantes ».
II - La position de la commission
Votre commission est convaincue que la dénutrition des personnes âgées constitue un réel problème de santé publique. Selon une étude récente d'UFC-Que choisir, entre 15 % et 38 % des personnes accueillies dans les établissements d'hébergement pour personnes âgées dépendantes (Ehpad) en souffriraient 8 ( * ) .
Elle relève cependant que la précision prévue au présent article n'est pas forcément utile dans la mesure où elle est déjà couverte par les dispositions de l'article 1 er du projet de loi qui définit les objectifs de la politique de santé.
D'un point de vue formel, elle n'a en tout état de cause pas sa place au sein du chapitre visé, qui concerne la lutte contre l'obésité et le surpoids.
Comme le montre l'étude précitée, la question de la dénutrition dans les Ehpad renvoie avant tout aux bonnes pratiques des établissements, s'agissant en particulier de la programmation des heures de prise de repas et du respect des recommandations relatives à l'équilibre nutritionnel. Selon les informations transmises par le Gouvernement à vos rapporteurs, les outils de suivi des Ehpad existent d'ailleurs déjà, avec en particulier :
- le « recueil d'actions pour l'amélioration de l'alimentation en établissement hébergeant des personnes âgées » du ministère des affaires sociales et de la santé et du ministère de l'alimentation, de l'agriculture et de l'agro-alimentaire (2012) ;
- l'outil « nutrition » du programme « MobiQual » (mobilisation pour l'amélioration de la qualité des pratiques professionnelles) de la société française de gériatrie et gérontologie, qui bénéficie depuis 2010 du soutien de la caisse nationale de solidarité pour l'autonomie (CNSA) ;
- la recommandation de la Haute Autorité de santé (HAS), « Stratégie de prise en charge en cas de dénutrition protéino-énergétique chez la personne âgée » (2007).
Le Gouvernement indique en outre que « le plan médicament en cours de finalisation à la direction générale de la cohésion sociale impacte la question de la dénutrition au travers des pratiques de délivrance de médicaments aux personnes âgées ne pouvant avaler de comprimés », renvoie à « une organisation au niveau régional entre les agences régionales de santé (ARS) et les directions départementales en charge de la cohésion sociale et de la protection des populations pour le suivi des contrats passés entre les Ehpad et les prestataires de repas » et souligne que « les inspections sur plainte ou dans le cadre des inspections menées sur la maltraitance pourront aborder ce domaine » 9 ( * ) .
Pour l'ensemble de ces raisons, votre commission, suivant l'avis des rapporteurs, ne juge pas utile de maintenir l'article 5 quinquies C ( amendement COM-330 ).
Votre commission a supprimé cet article.
Article 5 quinquies D
(art. L. 7123-2-1 [nouveau] et L.
7123-27 du code du travail)
Encadrement de l'exercice d'activité de
mannequin
au regard de l'indice de masse corporelle
Objet : Cet article, inséré par l'Assemblée nationale, tend à soumettre l'exercice de l'activité de mannequin à un indice de masse corporelle (IMC) minimal.
I - Le dispositif proposé
Cet article, issu d'un amendement du rapporteur Olivier Véran et de plusieurs de ses collègues, adopté par l'Assemblée nationale en séance publique, se compose de deux points.
Le 1° propose d'introduire un nouvel article dans la section du code du travail relative aux mannequins. Cet article L. 7123-2-1 interdit l'exercice de l'activité de mannequin a toute personne dont l'indice de masse corporelle (IMC) est inférieur à un niveau fixé par arrêté des ministres en charge du travail et de la santé après avis de la Haute Autorité de santé (HAS).
L'IMC est défini comme le résultat de la division du poids par la taille élevée au carré. Ce ratio est déjà utilisé par la HAS pour ses recommandations relatives à la prise en charge de l'obésité.
L'obligation de faire respecter cette interdiction repose sur la personne qui exploite une agence de mannequin ou qui recourt, moyennant rémunération, au concours d'un mannequin. Les conditions dans lesquelles ces personnes s'assurent du respect de l'obligation qui leur est faite sont renvoyées à un décret en Conseil d'Etat.
Le 2° rétablit l'article L. 7123-27 du code du travail pour prévoir une sanction délictuelle en cas de non-respect des obligations prévues à l'article L. 7123-2-1. Cette sanction peut atteindre six mois de prison et 75 000 euros d'amende.
II - La position de la commission
Votre commission estime nécessaire de garantir la santé des personnes exerçant l'activité de mannequin, à la fois pour elles-mêmes et en raison des canons de beauté qu'elles véhiculent, auprès des jeunes femmes en particulier.
Votre commission regrette que l'accord du 1 er juin 2012 relatif à la santé au travail des mannequins, qui prévoit une visite du médecin du travail au moins tous les vingt-quatre mois, n'ait toujours pas été étendu.
L'obligation d'un IMC minimal pour les mannequins permet de limiter les dérives et constitue le pendant de l'article 5 quinquies B, qui prévoit une information sur les photos retouchées. En Israël, une mesure analogue a été adoptée en 2012, tandis qu'en Espagne et au Royaume-Uni, les autorités de la profession ou l'autorité de régulation de la publicité appliquent des critères similaires pour les défilés et les images diffusées.
Votre commission est donc favorable à cette mesure sous réserve de clarifications rédactionnelles. A l'initiative de ses rapporteurs elle a donc adopté un amendement tendant à retirer du texte proposé la mention du mode de calcul de l'indice de masse corporelle ( amendement COM-331 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 quinquies E
Encadrement de la mise à
disposition des appareils de bronzage
Objet : Cet article, inséré par l'Assemblée nationale, renforce les conditions d'utilisation, de mise à disposition et de vente des appareils de bronzage artificiel.
I - Le dispositif proposé
Le présent article, inséré à l'Assemblée nationale en séance publique à l'initiative du rapporteur Olivier Véran et de la présidente Catherine Lemorton, avec l'avis favorable du Gouvernement, vise à renforcer les règles qui encadrent la vente, la mise à disposition et l'utilisation des appareils de bronzage ainsi que la publicité en faveur de ces appareils .
Etablies par voie réglementaire à compter de 1997 10 ( * ) , ces règles sont aujourd'hui fixées par le décret n° 2013-1261 du 27 décembre 2013 relatif à la vente et à la mise à disposition au public de certains appareils utilisant des rayonnements ultraviolets. Ce décret a été pris sur le fondement de l'article L. 221-3 du code de la consommation, qui prévoit en particulier des normes en matière d'hygiène et de fonctionnement, de traçabilité, de contrôle et de formation des professionnels ainsi que pour l'information des consommateurs.
Compte tenu des enjeux sanitaires majeurs soulevés par la pratique du bronzage artificiel, de la persistance d'informations erronées sur ses bienfaits supposés et du nombre important de particuliers utilisant des appareils de bronzage artificiels à domicile en dehors de tout contrôle par des professionnels, le présent article entend renforcer les règles en vigueur. Il inscrit dans la loi le principe de l'interdiction de la mise à disposition des appareils de bronzage aux personnes mineures, de la publicité en faveur de ces appareils et de vente aux particuliers. Il renvoie au pouvoir réglementaire le soin de définir les conditions de leur mise à disposition par les professionnels aux personnes majeures, de contrôle, de formation des professionnels, d'information du public ainsi que leurs conditions de récupération et de destruction.
Il comporte neuf paragraphes.
Le paragraphe I précise qu'il est applicable aux « appareils émettant des rayonnements ultraviolets destinés à exercer une action sur la peau à des fins esthétiques », c'est-à-dire aux « appareils de bronzage ».
Le paragraphe II interdit la mise à disposition d'un appareil de bronzage aux personnes mineures . Il donne à la personne mettant à la disposition du public un appareil de bronzage la possibilité d'exiger que le client établisse la preuve de sa majorité, notamment par la production d'une pièce d'identité.
Le paragraphe III interdit la publicité pour la vente d'un appareil de bronzage ou pour l'offre d'une prestation de service incluant l'utilisation, à titre onéreux ou gratuit, d'un appareil de bronzage.
Le paragraphe IV interdit la vente ou la cession , y compris à titre gratuit, d'un appareil de bronzage pour un usage autre que professionnel .
Le paragraphe V renvoie à un décret en Conseil d'État la définition de plusieurs conditions d'application de ces dispositions, en particulier :
- les catégories d'appareils pouvant être utilisés à des fins esthétiques et leurs spécifications techniques ;
- les conditions de mise à disposition de ces appareils, s'agissant en particulier du régime d'autorisation ou de déclaration ou des établissements qui les mettent à disposition ;
- les modalités d'information et d'avertissement de l'utilisateur sur les risques encourus ;
- les modalités de contrôle des appareils et de l'établissement où ils sont mis à disposition.
La formation exigée des professionnels est définie par un arrêté des ministres chargés de la santé et de la consommation.
Les conditions de récupération, de destruction et de mise au rebut des appareils sont définies par un arrêté du ministre de l'environnement.
Le paragraphe VI prévoit que l'interdiction de la vente ou de la cession des appareils de bronzage, telle que prévue au paragraphe IV, entre en vigueur le premier jour du second mois suivant la promulgation de la loi.
Le paragraphe VII définit les sanctions et peines encourues en cas de non-respect des obligations posées aux paragraphes II à IV.
Le A sanctionne le fait de mettre à disposition d'une personne mineure un appareil de bronzage, interdite au paragraphe II, d'une amende de 7 500 euros.
Lorsque cette même infraction est commise par une personne ayant déjà été condamnée depuis moins de cinq pour les mêmes faits, cette personne s'expose à un an d'emprisonnement et 15 000 euros d'amende.
Les personnes morales coupables de cette infraction encourent certaines des peines complémentaires prévues par le code pénal, comme l'interdiction temporaire ou définitive d'exercer, la fermeture temporaire ou définitive de l'établissement ou encore la confiscation.
Le B prévoit que le non-respect de l'interdiction de la publicité, prévue au paragraphe III, est puni d'une amende de 100 000 euros. La récidive peut conduire le tribunal à interdire, pendant une durée de un à cinq ans, la vente des produits qui ont fait l'objet de l'opération illégale.
Il est précisé que, le cas échéant, le tribunal ordonne la suppression, l'enlèvement ou la confiscation de la publicité aux frais des délinquants.
Le tribunal peut par ailleurs décider que les personnes morales sont, en totalité ou en partie, solidairement responsables du paiement des amendes et des frais de justice mis à la charge de leurs dirigeants ou de leurs préposés.
Enfin, le tribunal saisi des poursuites peut ordonner, d'office ou sur réquisition du ministère public, la cessation de la publicité. Lorsqu'elle est prise, cette mesure est exécutoire, indépendamment de toute voie de recours. La juridiction qui l'a ordonnée ou qui est saisie du dossier peut toutefois en donner la mainlevée et la mesure cesse d'avoir effet en cas de décision de relaxe.
Les décisions statuant sur les demandes de mainlevée peuvent faire l'objet d'un recours devant la cour d'appel. La chambre de l'instruction ou la cour d'appel statue dans un délai de dix jours à compter de la réception des pièces.
Le C précise que le fait de vendre ou de céder, y compris à titre gratuit, un appareil de bronzage pour un usage autre que professionnel, est puni d'une amende de 100 000 euros. Le montant maximum de l'amende peut être porté à 50 % du montant des dépenses consacrées à l'opération illégale. La récidive peut conduire le tribunal à interdire, pendant une durée de un à cinq ans, la vente des appareils qui ont fait l'objet de l'opération illégale.
Enfin, le tribunal peut décider que les personnes morales sont en totalité ou en partie solidairement responsables du paiement des amendes et des frais de justice mis à la charge de leurs dirigeants ou de leurs préposés.
Le paragraphe VIII précise que le contrôle du respect des obligations prévues au présent article est assuré par les agents de la direction générale de la concurrence, de la consommation et de la répression des fraudes (DGCCRF) et les agents de la direction générale des douanes.
II - La position de la commission
La nocivité des rayonnements ultraviolets artificiels, classés comme cancérogènes certains pour l'homme par l'Organisation mondiale de la santé (OMS) en juillet 2009, est désormais bien connue et documentée. Selon le centre international de recherche sur le cancer (Circ), le risque de développer un cancer cutané augmente de 60 % pour les individus ayant eu recours à une cabine de bronzage une fois avant 35 ans. L'Institut de veille sanitaire (InVS) a, quant à lui, estimé que les modalités actuelles d'utilisation de ces cabines occasionneront, dans les trente prochaines années, entre 500 et 2 000 décès en France. Dans ce contexte, l'Académie nationale de médecine comme l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) se sont toutes deux exprimées en faveur d'une interdiction des appareils de bronzage artificiel. Votre commission estime donc indispensable, a minima , de renforcer les conditions d'accès à ces appareils.
Selon les informations communiquées à vos rapporteurs par le Gouvernement, il existait environ 40 000 appareils de bronzage en fonctionnement en France en 2010, installés dans des établissements ouverts au public ou chez des particuliers 11 ( * ) . L'activité de bronzage artificiel génèrerait un chiffre d'affaires variant entre 150 et 230 millions d'euros par an, représentant entre 1 % à 14 % du chiffre d'affaires total des instituts. Il n'existerait pas de fabricant d'appareils de bronzage en France. Les distributeurs implantés sur le territoire national assureraient la vente d'environ 40 % du parc des appareils, le reste étant issu de la vente directe auprès des fabricants.
Votre commission note que l'impact du renforcement des conditions de mise à disposition au public d'appareils de bronzage devrait être marginal dans la mesure où les conditions prévues devraient reprendre les dispositions du décret n° 2013-1261 précité . Quant au principe de la formation obligatoire des professionnels, il existe depuis 1997. Le principe des contrôles obligatoires a également été fixé par décret dès 1997, de même que l'interdiction d'utilisation des appareils UV par les personnes mineures.
L'interdiction de la vente aux particuliers aura un impact sur les responsables de la mise sur le marché d'appareils ainsi que sur les professionnels disposant d'un appareil, qui seront privés de la possibilité de revendre à des particuliers leurs appareils après quelques années d'utilisation. L'étude d'impact du Gouvernement ne donne cependant pas de précision sur le niveau du manque à gagner qui en résultera.
Les mesures d'interdiction de la publicité et de la vente d'appareils aux particuliers devront faire l'objet d'une notification à la Commission européenne car elles sont susceptibles d'être considérées comme des entraves à libre prestation de services et à la libre circulation des marchandises. Elles sont toutefois justifiées par l'intérêt général et la nécessité de protéger la santé publique.
Votre commission a adopté un amendement des rapporteurs qui impose à toute personne mettant à la disposition du public un appareil de bronzage d'exiger de l'intéressé qu'il établisse la preuve de sa majorité, ce qui n'est aujourd'hui qu'une simple faculté ( amendement COM-332 ).
Votre commission a adopté cet article ainsi modifié.
CHAPITRE IER BIS
LUTTER
CONTRE LE TABAGISME
Inséré en commission des affaires sociales à l'Assemblée nationale, ce nouveau chapitre , composé de vingt articles additionnels, traduit certaines des mesures annoncées par le Gouvernement dans le cadre du programme national de réduction du tabagisme (PNRT) et assure la transposition partielle de la nouvelle directive européenne « tabacs » n° 2014/40/UE relative au rapprochement des dispositions législatives, réglementaires et administratives des États membres en matière de fabrication, de présentation et de vente des produits du tabac et des produits connexes.
Cette directive, qui révise celle de 2001, établit de nouvelles règles concernant la fabrication, la présentation et la vente du tabac et des produits connexes (vapotage, etc.). Ses principales mesures sont l'interdiction des arômes perceptibles, le renouvellement et l'agrandissement substantiel des avertissements sanitaires et la définition de règles de sécurité et de qualité pour les cigarettes électroniques. La transposition de la directive doit concilier les objectifs du marché intérieur et de la santé publique et « faciliter le bon fonctionnement du marché intérieur des produits du tabac et des produits connexes tout en prenant pour base un niveau élevé de protection de la santé ».
Présenté en conseil des ministres le 25 septembre 2014, le PNRT s'inscrit dans le troisième plan Cancer pour la période 2014-2019, lancé par le Président de la République le 4 février 2014 à l'occasion de la journée mondiale contre le cancer.
Le plan Cancer identifie le tabac, responsable de près de 30 % des décès par cancer 12 ( * ) en France, comme le premier facteur de risque de cancer évitable. Il rappelle que la part des fumeurs dans la population des 15-75 ans, 30 %, soit treize millions de personnes, est supérieure à celle constatée dans les autres pays d'Europe de l'Ouest.
Le PNRT repose sur quatre grands principes : éviter l'entrée dans le tabagisme, faciliter l'arrêt du tabac, faire de la politique des prix du tabac un outil au service de la santé publique et anticiper avec les buralistes l'impact de la diminution de la prévalence des fumeurs.
Le PNRT prévoit également la ratification par la France du protocole à la convention-cadre de l'Organisation mondiale de la santé (OMS) pour la lutte anti-tabac (CCLAT) de lutte contre le commerce illicite de tabac, dit protocole CCLAT, adopté par la cinquième conférence des parties à la convention-cadre de l'OMS en novembre 2012, signé par la France le 10 janvier 2013 à Genève et dont le projet de loi de ratification a été déposé sur le bureau de l'Assemblée nationale le 29 avril 2015. Ce protocole, auquel l'Union européenne est également partie, prévoit notamment la mise en oeuvre d'un mécanisme de traçabilité des produits du tabac.
Article 5 quinquies
(art. L. 3511-2 et L 3511-2-3 [nouveau]
du code de la santé publique)
Interdiction des arômes et des
additifs
dans les cigarettes et le tabac à rouler
Objet : Cet article, inséré par l'Assemblée nationale, transpose l'article 7 de la directive 2014/40 sur les produits du tabac et interdit les arômes et les additifs dans les cigarettes, le tabac à rouler, les filtres et le papier à cigarettes.
I - Le dispositif proposé
Introduit à l'Assemblée nationale en commission des affaires sociales par un amendement du Gouvernement, cet article a pour objet de transposer l'article 7 de la directive européenne 2014/40 sur les produits du tabac en interdisant les arômes et les additifs dans les produits du tabac, les cigarettes mais aussi les filtres, le papier, les capsules, etc.
Cette interdiction est recommandée par l'OMS dans le cadre d'une directive de la CCLAT préconisant la suppression des ingrédients utilisés pour améliorer le goût du produit et pour créer l'impression qu'il a des effets bénéfiques sur la santé, des ingrédients associés à l'énergie et à la vitalité, ou encore de ceux qui ont des propriétés colorantes.
Les arômes sont en effet de nature à faciliter l'initiation à la consommation de tabac.
Les arômes dits « caractérisants » diffèrent des additifs nécessaires à la fabrication des produits du tabac, et sont définis par la directive comme « une odeur ou un goût clairement identifiable autre que celle ou celui du tabac, provenant d'un additif ou d'une combinaison d'additifs, notamment à base de fruits, d'épices, de plantes aromatiques, d'alcool, de confiseries, de menthol ou de vanille (liste non exhaustive) et qui est identifiable avant ou pendant la consommation du produit du tabac ».
L'interdiction vise également les additifs aux propriétés dites « CMR » (cancérogènes, mutagènes ou toxiques pour la reproduction).
Le paragraphe I du présent article transpose ces interdictions dans un article L. 3511-2-3 du code de la santé publique.
Le paragraphe II prévoit une entrée en vigueur au 20 mai 2016, date limite de transposition fixée par l'article 29 de la directive. Un délai supplémentaire de quatre ans est laissé pour les cigarettes ou tabac à rouler aromatisés dont le volume des ventes représente, à l'échelle de l'Union européenne, 3 % ou plus du volume des ventes dans une catégorie de produits déterminée. Ce délai supplémentaire concerne principalement le menthol.
Dans la rédaction actuelle du texte, telle que proposée par le Gouvernement, le report de l'entrée en vigueur pour les arômes dont le volume des ventes représente 3 % ou plus du volume des ventes n'est prévu que pour le seul 1° de l'article, c'est-à-dire pour les cigarettes et le tabac à rouler, à l'exclusion des 2° et 3° qui visent respectivement :
- les filtres, le papier, les capsules, le conditionnement ou tout autre composant ;
- tout dispositif technique permettant de modifier l'odeur ou le goût des produits du tabac ou leur intensité de combustion.
Aux termes des paragraphes 7 et 14 de l'article 7 de la directive, ces produits du tabac sont pourtant concernés par le report de l'entrée en vigueur s'ils contiennent un arôme remplissant la condition de volume des ventes.
II - La position de la commission
Votre commission souscrit à cette interdiction des arômes et des additifs.
Elle considère toutefois qu'il est préférable que la France s'en tienne, pour l'ensemble des produits concernés, au calendrier prévu par la directive européenne, afin que l'interdiction soit simultanée dans l'ensemble des États membres.
A l'initiative de nos collègues Isabelle Debré et Jean-Pierre Leleux, votre commission a adopté deux amendements identiques prévoyant une entrée en vigueur au 20 mai 2020 de l'interdiction des arômes dont le volume des ventes représente, à la date d'entrée en vigueur de la directive, soit le 20 mai 2016, 3 % ou plus d'une catégorie de produits du tabac déterminée, non seulement pour les cigarettes, prévues au 1° du présent article, mais aussi pour les filtres, le papier, les capsules, le conditionnement ou tout autre composant et tout dispositif technique permettant de modifier l'odeur ou le goût des produits du tabac ou leur intensité de combustion, mentionnés respectivement aux 2° et 3° du présent article ( amendements COM-21 et COM-149) .
Votre commission a adopté cet article ainsi modifié.
Article 5 sexies A [supprimé]
(art. L. 3511-2-5
[nouveau] du code de la santé publique)
Interdiction des cigarettes
à capsules à la date de promulgation de la loi
Objet : Cet article, inséré par l'Assemblée nationale, interdit la vente, la distribution ou l'offre à titre gratuit de cigarettes contenant des capsules.
I - Le dispositif proposé
Introduit par un amendement de notre collègue député Jean-Louis Roumégas adopté en séance publique à l'Assemblée nationale, cet article crée un article du code de la santé publique visant à interdire la vente, la distribution ou l'offre à titre gratuit de « cigarettes contenant des capsules ou tout autre dispositif technique permettant de transformer la cigarette ».
II - La position de la commission
Cet article est redondant avec le 3° du nouvel article L. 3511-2-3 du code de la santé publique introduit par l'article 5 quinquies , qui interdit la vente, la distribution ou l'offre à titre gratuit de cigarettes ou de tabac à rouler « contenant tout dispositif technique permettant de modifier l'odeur ou le goût des produits du tabac ou leur intensité de combustion ».
Il a simplement pour effet d'avancer à la date de promulgation de la loi l'interdiction des cigarettes à capsules, dont l'entrée en vigueur est prévue le 20 mai 2016, soit quelques mois plus tard ou, compte tenu de la position prise par votre commission, au 20 mai 2020 pour les arômes bénéficiant d'une dérogation.
Sur la proposition de ses rapporteurs et de nos collègues Isabelle Debré, Jean-Pierre Leleux et Jean Bizet, votre commission a adopté quatre amendements identiques de suppression de cet article ( amendements COM-333, COM-22, COM-150 et COM-271 ).
Votre commission a supprimé cet article.
Article 5 sexies
(art. L. 3511-3 du code de la santé
publique
et art. 573 du code général des
impôts)
Extension aux cigarettes électroniques de
l'interdiction de la publicité,
suppression des affichettes et
limitation de la publicité
dans les publications professionnelles
Objet : Cet article, inséré par l'Assemblée nationale, modifie les règles relatives à la publicité pour les produits du tabac en étendant l'interdiction générale aux dispositifs de vapotage ; il supprime les autorisations dérogatoires des affichettes dans les débits de tabac et des publications professionnelles diffusées ou accessibles au-delà du réseau professionnel.
I - Le dispositif proposé
Une interdiction générale assortie de dérogations
L'article L. 3511-3 du code de la santé publique pose une interdiction générale de publicité pour le tabac , les produits du tabac et les ingrédients utilisés dans la fabrication ou la préparation d'un produit du tabac.
Il interdit également toute opération de parrainage lorsqu'elle a pour objet ou pour effet la propagande ou la publicité directe ou indirecte en faveur du tabac, des produits du tabac ou des ingrédients.
Le même article prévoit deux exceptions à l'interdiction générale : les enseignes des débits de tabac et les affichettes qui sont disposées à l'intérieur ainsi que les publications et services de communication en ligne édités par les organisations professionnelles et destinés aux professionnels ou non principalement destinés au marché communautaire.
Une extension aux dispositifs de vapotage
Introduits à l'initiative du Gouvernement, le 1° et le a) du paragraphe I de l'article étendent l'interdiction générale de publicité et ses exceptions aux dispositifs électroniques de vapotage et aux flacons de recharge qui leur sont associés. Ils procèdent à la transposition du 5. de l'article 20 de la directive 2014/40/UE qui prescrit une telle interdiction aux États membres, à l'exception, déjà prévue par le code de la santé publique, des publications destinées aux professionnels et des publications imprimées et éditées dans des pays tiers et non principalement destinées au marché de l'Union.
Le 2° bis étend aux dispositifs de vapotage l'interdiction de toute opération de parrainage. Cette interdiction n'est visée par la directive que pour les opérations impliquant plusieurs États membres de l'Union européenne.
L'interdiction de la publicité dans les débits de tabac
Inséré à l'initiative du Gouvernement, le 2° du I supprime la référence aux affichettes disposées à l'intérieur des débits de tabac parmi les exceptions au principe général d'interdiction de la publicité en faveur des produits du tabac prévues au deuxième alinéa de l'article L. 3511-3.
En conséquence, le paragraphe II de l'article supprime l'article 573 du code général des impôts, qui renvoie à un décret le soin de fixer les règles applicables à la publicité pour les produits du tabac dans les débits de tabac. Cette publicité étant désormais interdite, l'article n'a en effet plus lieu d'être.
L'interdiction de la publicité dans les publications professionnelles
A l'initiative de notre collègue députée Michèle Delaunay et de plusieurs membres du groupe SRC, le b) du 3° complète le 1° de l'article L. 3511-3 prévoyant, pour les revues professionnelles, une exception à l'interdiction générale de la publicité pour les produits du tabac. Il s'agit de prévoir que cette exception ne s'applique pas « aux publications diffusées ou accessibles en dehors du réseau professionnel ou ne comportant pas les avertissements sanitaires prévus par décret ». La restriction apportée au champ de cette exception repose sur le constat que la presse professionnelle peut faire l'objet d'une diffusion plus large que les seuls professionnels et que les députés peuvent, par exemple, être destinataires de telles publications.
Le paragraphe III de l'article est relatif à l'entrée en vigueur de ses dispositions. Pour les dispositions qui relèvent de la transposition de la directive européenne 2014/40, l'entrée en vigueur est fixée à l'expiration du délai de transposition, le 20 mai 2016.
II - La position de la commission
Supprimer la disposition relative aux publications professionnelles
Le b) du 3° de l'article semble satisfait par l'actuelle rédaction du 1° de l'article L. 3511-3 du code de la santé publique, qui prévoit une exception à l'interdiction générale de la publicité pour les publications et services de communication en ligne édités par les professionnels lorsqu'ils sont « réservés à leurs adhérents » et pour les services de communication en ligne édités à titre professionnel « qui ne sont accessibles qu'aux professionnels de la production, de la fabrication et de la distribution des produits du tabac ».
L'état du droit permet donc d'ores et déjà de n'autoriser la publicité que lorsque les publications sont destinées à un public bien défini. Quant à la mention des avertissements sanitaires, elle correspond également à l'état du droit . L'article L. 3512-2 du code de la santé publique prévoit que les infractions à la législation sur la publicité sont punies de 100 000 euros d'amende et qu'en cas de récidive, le tribunal peut interdire pour une durée de un à cinq ans la vente des produits qui ont fait l'objet de l'opération illégale.
C'est plutôt l'effectivité de ces dispositions qu'il convient de garantir, alors que le simple usage d'un moteur de recherche fait apparaître des images de publicité dont certaines sont de surcroît dépourvues d'avertissements sanitaires. C'est pourquoi votre commission a supprimé ces alinéas ( amendement COM-334 ).
Rassembler dans cet article les dispositions relatives à la publicité et au mécénat
Le texte adopté par l'Assemblée nationale modifie l'article L. 3511-3 du code de la santé publique, en particulier son dernier alinéa, à travers deux articles différents : l'article 5 sexies (extension aux dispositifs de vapotage), et l'article 5 octies (interdiction du mécénat). Dans un souci de clarté, votre commission a fusionné ces deux articles .
Pour les raisons exposées ci-après sur l'article 5 octies , elle ne juge pas opportun d'élargir le champ de la majoration de la sanction de « 50 % de l'opération » à l'interdiction à la vente de certains produits et à la teneur des cigarettes en divers ingrédients, qui ne constituent pas des « opérations » et pour lesquelles elle paraît difficilement applicable. Ces dispositions ne sont donc pas reprises au présent article.
A l'initiative de ses rapporteurs, votre commission a adopté un amendement rassemblant au même article les dispositions prévues à l'article 5 sexies (extension à la cigarette électronique des dispositions relatives à la publicité pour les produits du tabac) et 5 octies (interdiction du mécénat), ces deux articles modifiant le même article du code de la santé publique. Par le même amendement, elle a supprimé la modification relative aux publications professionnelles, jugée satisfaite par l'état du droit en vigueur ( amendement COM-334 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 septies A
(art. L. 3511-2-1 du code de la
santé publique)
Preuve de la majorité pour l'achat de
tabac
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les débitants de tabac doivent exiger de leurs clients qu'ils établissent la preuve de leur majorité.
I - Le dispositif proposé
Entrée en vigueur en 2003, l'interdiction de la vente de tabac aux mineurs de 16 ans a été harmonisée à 18 ans en 2009, comme pour la vente d'alcool, par la loi HPST du 21 juillet 2009 13 ( * ) . La vente aux mineurs est punie d'une contravention de quatrième classe.
Issu de deux amendements identiques présentés par nos collègues députés Arnaud Richard et Michèle Delaunay et adoptés en séance publique, cet article complète l'article L. 3511-2-1 relatif à l'interdiction de la vente de tabac aux mineurs pour prévoir l'obligation, pour le débitant de tabac, d'exiger que l'acheteur établisse la preuve de sa majorité.
La rédaction, qui mentionne « la personne qui délivre l'un de ces produits » et non directement le débitant de tabac, s'inspire de l'article L. 3342-1 du code de la santé publique relatif à l'interdiction de la vente d'alcool aux mineurs. Celui-ci prévoit la possibilité et non l'obligation d'établir la preuve de la majorité.
II - La position de la commission
L'interdiction de la vente de tabac aux mineurs de 18 ans est d'ores et déjà assortie de la possibilité, pour le buraliste, de demander au client d'établir la preuve de sa majorité. Prévue par l'article R. 3512-3 du code de la santé publique, elle figure au nombre des dispositions qui doivent faire l'objet d'un affichage dans les bureaux de tabac.
D'après une évaluation 14 ( * ) de l'observatoire français des drogues et des toxicomanies (OFDT), cette possibilité est loin d'être systématiquement appliquée : « Plus que l'aspect physique des jeunes, c'est demander la pièce d'identité qui pose problème aux professionnels : ils continuent d'émettre une grande réserve (voire une opposition) face à cette pratique. Cela entraîne presque un malaise chez eux. Ils invoquent pour cela une raison récurrente : ce ne sont que des commerçants, leur métier ne consiste pas à contrôler les fumeurs qui fréquentent leur débit, ils ne veulent pas « faire les gendarmes » , « fliquer » leurs clients, surtout face à des personnes avec qui ils entretiennent une relation de proximité et de convivialité ». D'après les buralistes interrogés dans cette étude, il n'est de surcroît pas rare que des parents envoient leurs enfants, parfois petits, acheter pour leur compte des cigarettes.
Il existe donc une véritable difficulté d'application de cette disposition, qui ne sera sans doute pas résolue par le fait de passer de la possibilité à l'obligation ou de la partie réglementaire à la partie législative du code de la santé publique.
Vos rapporteurs considèrent toutefois qu'il n'est pas possible de transiger sur l'interdiction de la vente aux mineurs et qu'il est souhaitable de renforcer sa mise en oeuvre effective.
Votre commission a adopté cet article sans modification.
Article 5 septies [supprimé]
(art. L. 3511-2-4
[nouveau] du code de la santé publique)
Règles d'installation
des nouveaux débits de tabac
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la fixation au niveau national d'une distance minimale entre les nouveaux débits de tabacs et les lieux accueillant des mineurs.
I - Le dispositif proposé
En application de l'article L. 3335-1 du code de la santé publique, le préfet peut prendre des arrêtés déterminant, pour l'installation d'un nouveau débit de boisson, une distance minimale par rapport à des zones protégées dont la liste est limitativement établie.
L'article L. 3335-1 vise, dans son 4°, les « établissements d'instruction publique et établissements scolaires privés ainsi que tous établissements de formation ou de loisirs de la jeunesse ». La Cour de cassation a précisé que les facultés, les établissements privés d'art et d'agrément ou encore certains établissements sportifs indifféremment ouvert à des mineurs ou à des adultes entraient dans le champ des zones protégées.
L'article L. 3511-2-2 du même code rend l'article applicable aux lieux de ventes de tabac manufacturé.
Introduit à l'initiative de notre collègue députée Michèle Delaunay et de plusieurs membres du groupe SRC au stade de la commission, l'article 5 septies définit un régime dérogatoire à l'article L. 3335-1 pour les lieux visés par son 4° en prévoyant que la distance minimale pour l'établissement d'un nouveau débit de tabac est fixée, non plus par arrêté préfectoral, mais par décret en Conseil d'Etat.
II - La position de la commission
La protection d'un certain nombre de lieux accueillant des mineurs à l'égard du tabac est déjà prévue par le droit positif.
L'article 5 septies transfère la compétence du représentant de l'État dans le département au Gouvernement, qui devra donc produire une norme applicable à l'ensemble du territoire. Dans certains cas, la définition au niveau national de la distance maximale pourrait conduire à une solution moins adaptée à la situation locale , que le préfet semble mieux à même d'évaluer.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article, laissant au préfet la compétence pour fixer la distance séparant un débit de tabac des lieux protégés ( amendement COM-335 ).
Votre commission a supprimé cet article.
Article 5 octies [supprimé]
(art. L. 3511-3 et L.
3512-2 du code de la santé publique)
Interdiction pour les fabricants
et distributeurs de tabac
de faire du mécénat dans le domaine
de la santé
Objet : Cet article, inséré par l'Assemblée nationale, interdit le mécénat aux fabricants, importateurs et distributeurs de produits du tabac.
I - Le dispositif proposé
Introduit à l'initiative du rapporteur Olivier Véran au stade de l'examen en commission, cet article avait initialement pour objectif de modifier l'article L. 3511-3 du code de la santé publique, par ailleurs déjà modifié par l'article 5 sexies du présent projet de loi, afin d'interdire aux fabricants, importateurs et distributeurs de produits du tabac de pratiquer le mécénat dans le domaine de la santé. Par coordination, la référence au mécénat était ajoutée à l'article L. 3512-2 relatif aux infractions aux règles de la publicité, afin d'inclure le mécénat dans les opérations encourant une majoration de l'amende à hauteur de 50 % du montant des dépenses consacrées à l'opération illégale.
Le dernier alinéa de cet article interdit d'ores et déjà toute opération de parrainage « lorsqu'elle a pour objet ou pour effet la propagande ou la publicité directe ou indirecte en faveur du tabac ».
Au cours de l'examen en séance publique, l'Assemblée nationale a adopté, avec l'avis favorable de la commission et du Gouvernement, un amendement présenté par notre collègue députée Michèle Delaunay procédant à une nouvelle rédaction de l'article et posant une interdiction générale, et non plus seulement dans le domaine de la santé, du mécénat pour l'industrie du tabac. Cet amendement a été sous-amendé par un amendement du Gouvernement pour rétablir, en coordination avec l'article 5 sexies , les dispositifs de vapotage dans le champ de l'interdiction.
Tel qu'adopté par l'Assemblée nationale, le 1° de l'article interdit d'une part, dans son a) les opérations de mécénat « lorsqu'elles ont pour effet la propagande ou la publicité, directe ou indirecte, en faveur du tabac, des produits du tabac, des ingrédients mentionnés au deuxième alinéa de l'article L. 3511-3 ou des dispositifs électroniques de vapotage et des flacons de recharge qui leur sont associés » et, d'autre part, dans son b), le mécénat par les acteurs susceptibles de le financer.
Pour l'application de la majoration de l'amende à 50 % du montant des dépenses consacrées à l'opération illégale, l'article L. 3512-2 modifié ne comporte plus de référence à la propagande ou à la publicité interdite. Cette majoration est ainsi rendue potentiellement applicable en cas d'infractions aux dispositions des articles L. 3511-2 et L. 3511-6, respectivement relatifs à l'interdiction à la vente de certains produits et à la teneur des cigarettes en divers ingrédients pour lesquels elle est manifestement inadaptée.
II - La position de la commission
Aux termes de l'arrêté du 6 janvier 1989 relatif à la terminologie économique et financière, le mécénat se définit comme « le soutien matériel apporté, sans contrepartie directe de la part du bénéficiaire, à une oeuvre ou à une personne pour l'exercice d'activités présentant un intérêt général ».
Le mécénat est un don sans contrepartie ou avec contrepartie limitée, ce qui le distingue du parrainage (ou sponsoring ), opération commerciale dont l'entreprise attend un bénéfice commercial direct et proportionné au soutien qu'elle apporte au projet. Cette distinction fonde la différenciation des avantages fiscaux accordés au parrain, ou sponsor, et au mécène. Le mécénat est un don, tandis que le parrainage est un achat de service publicitaire. Comme l'illustrent certains contentieux en cours, la nuance peut être ténue.
Votre commission a repris les principales dispositions de cet article à l'article 5 sexies , à l'exception de l'extension des sanctions prévue au dernier alinéa, qui n'est pas adaptée aux infractions auxquelles il se réfère. En conséquence, sur proposition de ses rapporteurs, elle a adopté un amendement de suppression de cet article ( amendement COM-336 ).
Votre commission a supprimé cet article.
Article 5 nonies
(art. L. 3511-3-1 [nouveau] du code de la
santé publique)
Obligation d'information des acteurs du tabac
sur
leurs dépenses de communication et actions de lobbying
Objet : Cet article, inséré par l'Assemblée nationale, oblige les industriels du tabac à rendre publiques leurs dépenses liées à des activités d'influence ou de représentation d'intérêts.
I - Le dispositif proposé
Introduit à l'initiative du Gouvernement au stade de l'examen en commission à l'Assemblée nationale, cet article insère dans le code de la santé publique un nouvel article relatif à la transparence de certaines dépenses engagées par l'industrie du tabac. Il s'inspire des obligations imposées à l'industrie pharmaceutique par l'article L. 1453-1 du même code pour la transparence de ses relations avec certains acteurs du monde de la santé.
Le paragraphe I de l'article prévoit que les fabricants, importateurs et distributeurs de produits du tabac, ainsi que les entreprises, les organisations professionnelles ou les associations les représentant réalisent un rapport annuel « détaillant l'ensemble de leurs dépenses de publicité, de propagande et de promotion en faveur de leurs produits ».
Le deuxième alinéa prévoit que le rapport inclut, outre les dépenses interdites par les articles L. 3511-3 et L. 3511-4, l'ensemble des dépenses « liées à des activités d'influence ou de représentation d'intérêts ».
Le paragraphe II de l'article définit les dépenses liées à des activités d'influence ou de représentation d'intérêts de la façon suivante :
les rémunérations de personnels employés en totalité ou en partie pour exercer des activités d'influence ou de représentation d'intérêts ;
les achats de prestations auprès de sociétés de conseil en activités d'influence ou de représentations d'intérêts ;
les avantages en nature ou en espèces dont la valeur dépasse dix euros procurés aux membres du Gouvernement, des cabinets ministériels et aux personnes intervenant dans la prise de décision publique relative aux produits du tabac. Par amendement du rapporteur Olivier Véran, cette liste a été étendue aux parlementaires ;
les contributions ou dons bénéficiant à des partis ou à des groupements politiques, à des candidats à des mandats électifs ou au financement de campagnes électorales.
Le paragraphe III de l'article précise le contenu du rapport institué au I.
Le paragraphe IV de l'article renvoie à un décret en Conseil d'État pour ses conditions d'application.
II - La position de la commission
Si l'intention poursuivie par cet article est tout à fait compréhensible et si elle peut être partagée par vos rapporteurs, sa traduction sur le plan législatif l'est beaucoup moins et soulève certaines interrogations.
S'agissant de la forme retenue pour la communication d'informations par les industriels du tabac, à savoir un rapport rédigé par chacun des acteurs concernés, vos rapporteurs doutent de son caractère opérationnel . Ils rappellent que l'obligation déclarative faite aux industriels du secteur pharmaceutique se concrétise par un site internet avec une mise à disposition de données bien identifiées dans la base de données publique « transparence santé ». Le rapport prend quant à lui une forme littéraire dont il sera difficile d'extraire des données substantielles, d'autant que son objet même porte sur une notion assez floue : les dépenses « à l'égard de personnes physiques résidant en France ou à l'égard de personnes morales dont le siège social est situé en France ».
L'énumération des personnes soumises à cette obligation, dans sa recherche d'exhaustivité, soulève également des interrogations dans la mesure où les organisations professionnelles ou associations n'ont, en tant que telles, pas de « produits » dont elles seraient susceptibles de faire la promotion.
Le contenu même du rapport porte sur des dépenses qui sont, dans certains cas, illégales en application de différents textes. C'est le cas des dépenses de publicité, interdites par l'article L. 3511-3 du code de la santé publique mais aussi des contributions ou dons à des partis politiques, interdits, sous quelque forme que ce soit, par la loi du 19 janvier 1995.
Les activités d'influence ou de représentation d'intérêts apparaissent enfin peu précisément définies et, de fait, il s'agit surtout dans cet article de faire la transparence sur des dépenses se situant à la limite de la légalité, que l'auteur du rapport devrait donc identifier et admettre de cataloguer comme telles.
Votre commission vous propose de simplifier la rédaction de cet article en définissant un principe de publicité des avantages consentis à des personnes par ailleurs soumises à déclaration d'intérêts et d'activités , et de renvoyer à un décret le soin de définir précisément la forme que devra prendre cette publicité. Votre commission ne prétend pas à une rédaction définitive sur cet article, qui devra progresser au cours de la navette parlementaire ; elle considère cependant que l'article ne peut être adopté en l'état.
Sur proposition de ses rapporteurs, elle a adopté un amendement simplifiant le dispositif proposé et rassemblant les dispositions relatives aux sanctions à l'égard des personnes physiques et des personnes morales respectivement prévues aux articles 5 quaterdecies et 5 quindecies en cas de non-respect de l'obligation de publicité ( amendement COM-337 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 decies
(art. L. 3511-6-1 [nouveau] du code de la
santé publique)
Neutralité des emballages de produits du
tabac
Objet : Cet article, inséré par l'Assemblée nationale, instaure la neutralité et l'uniformisation des emballages de cigarettes et de tabac à rouler.
I - Le dispositif proposé
Le chapitre II de la directive 2014/40 15 ( * ) comporte un grand nombre de dispositions très précises sur l'étiquetage et le conditionnement des produits du tabac, et régit en particulier le format et la présentation des avertissements sanitaires. Il prévoit notamment la présence de photos « choc » sur 65 % des surfaces avant et arrière des paquets de cigarettes, ainsi que l'apposition de messages sanitaires sur les faces latérales des paquets.
Ce chapitre de la directive ne prévoit pas l'instauration d'un paquet neutre.
En revanche, le 2. de l'article 24 de la directive 2014/40, relatif à la libre circulation, le permet en prévoyant que « la présente directive n'affecte pas le droit d'un État membre de maintenir ou d'instaurer de nouvelles exigences, applicables à tous les produits mis sur son marché, en ce qui concerne la standardisation des conditionnements des produits du tabac, lorsque cela est justifié par des motifs de santé publique, compte tenu du niveau élevé de protection de la santé humaine qu'assure la présente directive ».
Introduit à l'initiative du Gouvernement en commission à l'Assemblée nationale, le nouvel article L. 3511-6-1 du code de la santé publique prévoit que les unités de conditionnement, les emballages extérieurs et les suremballages des cigarettes et du tabac à rouler, le papier à cigarette et le papier à rouler les cigarettes sont « neutres et uniformisés ».
Pour proposer cette mesure, le Gouvernement se fonde sur l'exemple de l'Australie qui a instauré le paquet neutre depuis le 1 er décembre 2012, en accompagnement d'autres mesures, dont une forte hausse des prix (+25 %) en janvier 2014. Fin 2016, il sera en outre interdit de fumer dans tous les lieux publics en Australie, y compris dans la rue.
Le paquet neutre dans sa version australienne, dont la couleur vert-brun a été choisie pour son défaut d'attractivité et est protégée par un brevet, revêt la forme suivante, avec des variantes tant pour les photos que pour les messages sanitaires :

Au verso, le message sanitaire est accompagné du numéro de téléphone du service d'aide à l'arrêt de la consommation de tabac.
L'efficacité de ce dispositif a donné lieu à des interprétations aussi diverses que tranchées chez les adversaires et les partisans du paquet neutre, sans qu'il soit de fait possible d'isoler précisément les effets de cette seule mesure au sein d'un ensemble de mesures simultanées. Selon les bilans officiels, le nombre de fumeurs, et notamment chez les plus jeunes, a diminué, passant de 15,1 % à 12,8 % de la population entre 2010 et 2013.
La France serait le premier pays européen à s'engager dans cette voie, le Royaume-Uni et l'Irlande ayant annoncé leur intention de mettre en oeuvre le paquet neutre et adopté des textes en ce sens.
La date d'entrée en vigueur de l'article est celle prévue pour la directive 2014/40, soit le 20 mai 2016.
II - La position de la commission
Ainsi que vos rapporteurs ont pu le constater, le paquet neutre a donné lieu à une littérature abondante, tant de la part de ses partisans que de ses détracteurs . Pour ces derniers, il serait à la fois inefficace, destructeur d'emplois et de recettes fiscales en raison de l'augmentation des achats effectués hors du réseau des buralistes, et il exposerait la France à des contentieux internationaux ainsi qu'à des mesures de rétorsion. Selon ses partisans, il permettrait de réduire l'attractivité du paquet de cigarettes en augmentant la visibilité des messages sanitaires, en supprimant le dernier espace laissé au marketing et à la publicité, et en prévenant ainsi l'entrée dans le tabagisme.
Un impact sur la consommation difficile à apprécier de façon isolée
La mise en place du paquet neutre s'inscrit dans le programme national de réduction du tabagisme (PNRT) auquel des objectifs chiffrés sont assignés : passer de 28,2 % de fumeurs quotidiens entre 15 et 75 ans à 25,4 %, soit une baisse de 10 % entre 2014 et 2019. A moyen terme, l'objectif est que la prévalence de fumeurs quotidiens s'établisse à moins de 20 % en 2024.
L'impact que pourrait avoir le seul paquet neutre est difficile à apprécier alors que l'unique méthode véritablement éprouvée en matière de baisse de la consommation est une augmentation importante des prix, telle que réalisée dans le cadre de la mise en oeuvre du premier plan Cancer.
Un impact sur les ventes hors réseau des buralistes tout aussi incertain
Les principales craintes qui se sont exprimées à l'occasion du débat à l'Assemblée nationale concernent le développement des ventes sur le marché parallèle et son impact sur le réseau des buralistes.
Depuis 2002, le réseau des buralistes s'est resserré, en particulier en zone rurale et dans les zones frontalières. Le nombre de débits de tabac est passé de 32 850 en 2002 à 27 359 en 2011, tandis que le chiffre d'affaires moyen passait de 447 238 euros à 644 610 euros.
La hausse des prix se traduit par deux conséquences contradictoires : la baisse de la consommation, mais aussi la hausse de la rémunération, qui est indexée sur les prix. En banalisant la marque dans l'esprit du consommateur, le paquet neutre pourrait avoir un effet sur la structure du marché, en l'incitant à privilégier les marques les moins chères. Dans ce cas, le paquet aurait un effet sur les revenus des buralistes, le chiffre d'affaires des industriels du tabac positionnés sur les marques les plus chères mais aussi sur les recettes fiscales.
La crainte d'un effet majeur sur les achats hors réseau des buralistes est, là encore, difficile à apprécier : si le paquet neutre n'a aucun effet sur les fumeurs, son effet sur les ventes hors réseau des buralistes devrait être, lui aussi, limité. Les ventes hors réseau, en particulier les achats transfrontaliers, s'expliquent avant tout par un différentiel de prix qui ne joue pas sur le paquet neutre.
Un risque contentieux avéré mais dont l'issue n'est pas déterminée
L'Australie s'est trouvée confrontée à trois types de contentieux : un contentieux des industriels du tabac devant sa Cour suprême et des contentieux internationaux engagés, d'une part, par les industriels au titre de la protection des investissements devant les instances arbitrales de règlement des différends prévues par les conventions internationales et, d'autre part, par les États producteurs de tabac comme la République dominicaine, le Honduras, Cuba et l'Ukraine devant l'Organisation mondiale du commerce (OMC) sur le motif que les mesures empêchent l'exploitation normale et donc la jouissance des droits de brevet pour les produits du tabac.
Au cours des auditions conduites par vos rapporteurs, certains industriels du tabac ont d'ores et déjà indiqué qu'ils engageraient des procédures similaires contre la France. Les chiffres qu'ils avancent sur le montant des dommages et intérêts demandés sont de l'ordre de 20 milliards d'euros.
Enfin, des manifestations de paysans indonésiens producteurs de tabac, particulièrement au fait du contenu des débats en cours au sein du Parlement français et dûment équipés de T-shirts à messages et de banderoles, ont eu lieu devant l'ambassade de France à Jakarta, appelant à des mesures de rétorsions à l'encontre de produits français.

Source : Le Figaro, 10 juin 2015
Le risque de contentieux attaché à cette mesure est donc très élevé. Leur issue n'est pour autant pas déterminée. La Cour suprême australienne a ainsi tranché le 5 octobre 2012 en faveur de la constitutionnalité du paquet neutre pour des raisons de santé publique. Dans sa décision n° 90-283-DC du 8 janvier 1991, relative à la loi Evin, le Conseil constitutionnel a invoqué un principe constitutionnel de protection de la santé publique, permettant d'apporter des restrictions au droit de propriété d'une marque.
Dans le cadre de l'OMC, la déclaration sur l'accord sur les aspects des droits de propriété intellectuelle qui touchent au commerce (ADPIC) et la santé publique rappelle le droit pour un gouvernement de prendre, à des fins de santé publique, des mesures limitant les droits de propriété intellectuelle.
Les instances devant les tribunaux arbitraux ne permettront pas de savoir, à très brève échéance, la façon dont est considéré l'équilibre entre santé publique et droit de propriété intellectuelle.
Une plus grande difficulté à lutter contre les comportements non-coopératifs au sein de l'Union européenne
Au total, il semble que, sur les effets du paquet neutre, il n'y ait pas de quantification possible, que ce soit sur la consommation ou sur les achats hors réseau.
Dans l'immédiat, votre commission considère que l'harmonisation opérée par la directive dans la présentation des paquets et des avertissements sanitaires est une première marche dans la lutte contre la concurrence, en particulier fiscale, entre États membres de l'Union européenne. La directive sur les droits d'accises est insuffisante pour assurer la convergence de la fiscalité du tabac, qui seule permettrait une lutte coordonnée et efficace contre le tabagisme. Comme l'illustre le graphique suivant, elle autorise des modes de taxation très divers.
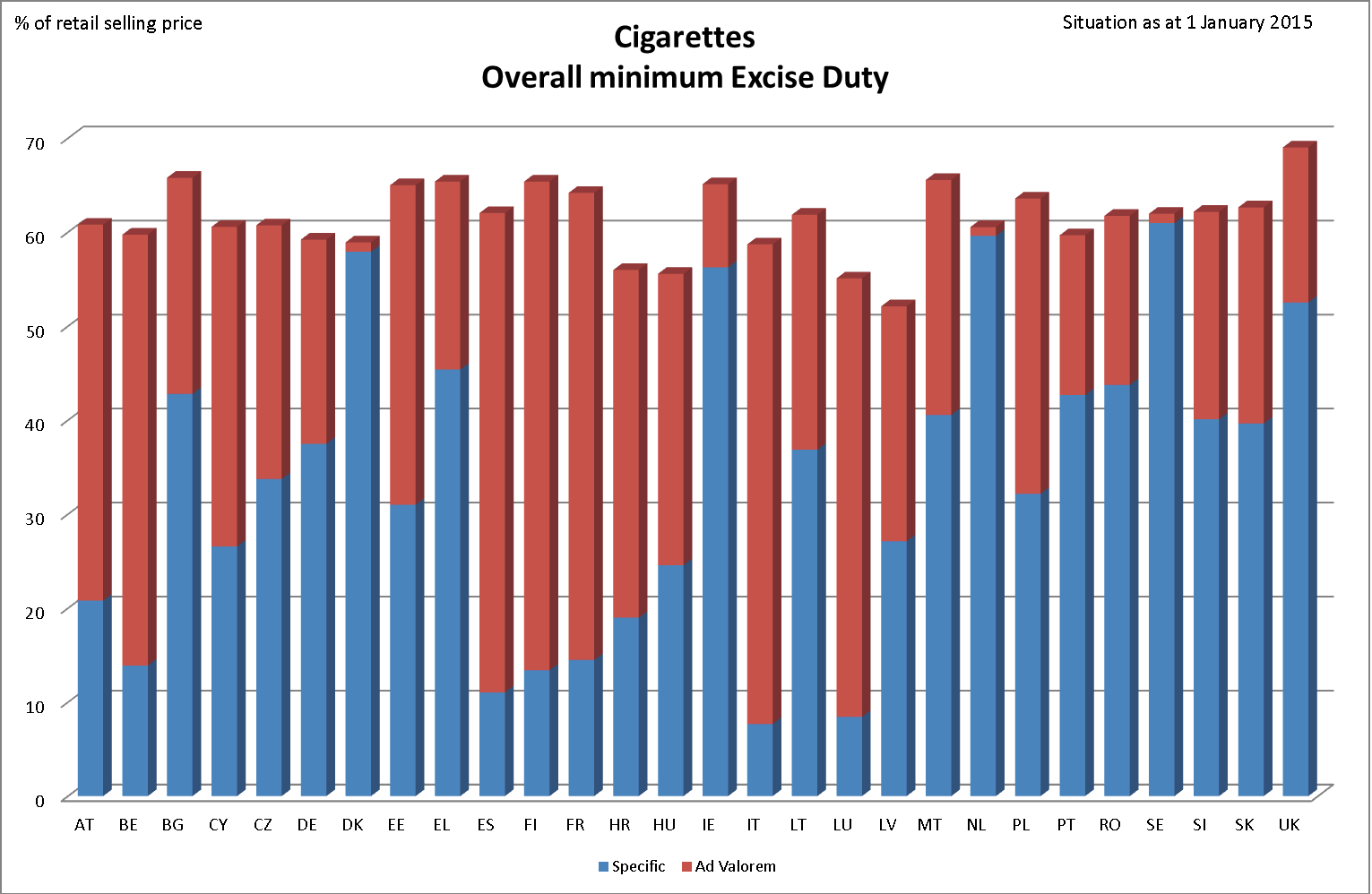
Source : Commission européenne, DG Taxud
Dans un tel contexte, votre commission considère que l'introduction du paquet neutre constitue une mesure intéressante mais prématurée, et qu'elle devrait être précédée d'un travail de coopération et de rapprochement avec nos voisins européens.
A l'initiative de notre collègue Richard Yung et de plusieurs membres du groupe socialiste et républicain, votre commission a adopté un amendement transposant l'article 10 de la directive européenne du 3 avril 2014, qui prévoit que les avertissements sanitaires recouvrent 65 % de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur ( amendement COM-136 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 undecies
(art. L. 3511-7-1 [nouveau] du code de
la santé publique)
Interdiction du vapotage dans certains lieux
et
création de lieux dédiés au vapotage
Objet : Cet article, inséré par l'Assemblée nationale, interdit l'usage de la cigarette électronique dans certains lieux publics.
I - Le dispositif proposé
Saisi par le Premier ministre d'une demande d'avis portant sur les limites et les conditions dans lesquelles le législateur pourrait imposer une restriction de l'usage de la cigarette électronique, le Conseil d'État a souligné, dans son avis du 17 octobre 2013, que « l'ambivalence de ce produit rend délicate son appréhension par le droit ».
Il conclut à l'impossibilité d'aligner le régime d'interdiction de la cigarette électronique sur celui de la cigarette défini par l'article L. 3511-7 du code de la santé publique. Dans un arrêt du 26 novembre 2014, la Cour de cassation a confirmé cette position : « les textes de répression sont d'interprétation stricte et l'interdiction de fumer a été prévue alors que la cigarette électronique n'était pas encore utilisée ; que celle-ci ne saurait être assimilée à une cigarette traditionnelle (...) ; qu'en conséquence les textes visés par la poursuite ne sont pas applicables à l'espèce ».
Recherchant les fondements pouvant être invoqués à l'appui d'une interdiction, le Conseil d'Etat a écarté l'atteinte à la santé publique, le produit étant, en l'état des données acquises de la science, beaucoup moins dangereux que la cigarette. Il a également écarté celui de l'atteinte indirecte au motif, non établi, que la cigarette électronique inciterait à l'usage de la cigarette ou constituerait une porte d'entrée vers le tabagisme. De même, le fondement du risque de trouble à l'ordre public est considéré comme fragile.
Considérant que la protection des mineurs est un objectif plus large et d'une autre nature, le Conseil d'Etat admet que l'interdiction dans les lieux accueillant des mineurs peut se justifier par la notion d'exemplarité.
Pour ce qui concerne les moyens de transport collectif, le fondement retenu est plutôt celui de la sauvegarde de la tranquillité publique, motif pour lequel tout usage d'appareil ou instrument sonore est interdit. Le même fondement est invoqué pour les espaces de travail clos et collectifs.
En revanche, « concernant les autres lieux à usage collectif (cafés, restaurants...) une interdiction générale paraît, en l'état actuel des connaissances scientifiques, disproportionnée ».
Introduit à l'initiative du Gouvernement en commission à l'Assemblée nationale, l'article 5 undecies , qui crée un article L. 3511-7-1 dans le code de la santé publique, interdit l'usage de la cigarette électronique dans certains lieux publics .
L'article, se conformant en cela à l'avis du Conseil d'Etat, définit la liste suivante :
les établissements scolaires et les établissements destinés à l'accueil, à la formation et à l'hébergement des mineurs ;
les moyens de transport collectif fermés ;
les lieux de travail fermés et couverts à usage collectif.
Il prévoit que des « emplacements réservés à l'usage des dispositifs électroniques de vapotage » doivent être mis en place dans ces différents lieux.
II - La position de la commission
Votre commission tient à souligner qu'en l'état actuel des connaissances sur la cigarette électronique, sur laquelle un recul de dix années est désormais disponible, son usage apparaît nettement moins préjudiciable pour la santé que celui de la cigarette. La cigarette électronique peut constituer un instrument de sevrage pour les fumeurs désireux d'arrêter de fumer. C'est pourquoi il ne semble pas souhaitable de lui transposer la règlementation applicable au tabac.
Elle souscrit toutefois à l'argument selon lequel « la promiscuité et le confinement de nombreux individus dans un espace réduit » justifie certaines restrictions d'usage pour lesquelles il semble insuffisant de s'en remettre à la seule courtoisie des utilisateurs.
Elle s'interroge en revanche sur l'obligation, dans les moyens de transport collectifs fermés, de mettre des emplacements réservés à la disposition des « vapoteurs ». La faisabilité concrète d'une telle obligation dans les bus, les métros ou encore les trains de banlieue semble en effet douteuse.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement prévoyant, outre une modification rédactionnelle, de limiter l'obligation de prévoir des espaces réservés aux lieux de travail et aux établissements accueillant des mineurs ( amendement COM-338 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 duodecies
(art. L. 3511-7-2 [nouveau] du code de
la santé publique)
Interdiction de fumer dans un véhicule
en présence d'un mineur de moins de 18 ans
Objet : Cet article, inséré par l'Assemblée nationale, interdit aux occupants d'un véhicule de fumer en présence d'un mineur.
I - Le dispositif proposé
Introduit à l'initiative du Gouvernement lors de l'examen du texte par la commission des affaires sociales de l'Assemblée nationale, cet article insère un nouvel article dans le code de la santé publique interdisant aux occupants d'un véhicule de fumer en présence d'un mineur.
Initialement fixé à douze ans, le Gouvernement considérant qu'au-delà de cet âge la question de l'usage du tabac pouvait faire l'objet d'une discussion entre parents et enfants, l'âge du mineur a été porté à moins de 18 ans au cours de l'examen du texte en séance publique, un amendement présenté par notre collègue député Arnaud Richard ayant été adopté avec l'avis défavorable du Gouvernement et de la commission.
II - La position de la commission
Les objectifs poursuivis par cet article sont largement partagés, le tabagisme passif étant particulièrement nocif dans l'espace clos que représente un véhicule. Cette interdiction a déjà fait l'objet de propositions de loi.
Plus que les intentions de cet article, que l'on ne peut que partager, c'est son applicabilité concrète qui est en question, sinon son fondement juridique dans la mesure où le véhicule peut être assimilé au domicile, hors les obligations qui s'attachent au conducteur.
La ministre a précisé en séance que des sanctions identiques à celles prévues pour les autres lieux où il est interdit de fumer s'appliqueraient.
Votre commission a adopté cet article sans modification.
Article 5 terdecies [supprimé]
(art. L. 3512-2 du
code de la santé publique)
Sanction pénale en cas de
non-respect du paquet neutre
Objet : Cet article, inséré par l'Assemblée nationale, prévoit une sanction pénale en cas de non-respect du paquet neutre, introduit par l'article 5 decies.
I - Le dispositif proposé
Introduit à l'initiative du Gouvernement au cours de l'examen du projet de loi en commission à l'Assemblée nationale, cet article modifie l'article L. 3512-2 du code de la santé publique relatif à la répression des infractions à la législation sur la publicité pour le tabac pour y ajouter les infractions à l'article L. 3511-6-1 introduit par l'article 5 decies et relatif au paquet neutre.
Cette infraction serait donc punie de 100 000 euros d'amende.
L'entrée en vigueur de l'article est fixée au 20 mai 2016, date d'entrée en vigueur de l'article relatif au paquet neutre.
II - La position de la commission
Par cohérence avec sa position sur le paquet neutre, votre commission n'a pas adopté cet article.
Votre commission a supprimé cet article.
Article 5 quaterdecies [supprimé]
(art. L. 3512-2-1
[nouveau] du code de la santé publique)
Sanction en cas de manquement
à l'obligation d'information
incombant aux acteurs du tabac
Objet : Cet article, inséré par l'Assemblée nationale, prévoit une peine d'amende en cas de non-remise du rapport prévu à l'article 5 nonies .
I - Le dispositif proposé
Introduit à l'initiative du Gouvernement lors de l'examen en commission à l'Assemblée nationale, cet article crée un nouvel article L. 3512-2-1 du code de la santé publique, qui complète les dispositions pénales prévues dans le titre consacré à la lutte contre le tabagisme en punissant d'une amende de 45 000 euros le fait de ne pas adresser le rapport prévu à l'article L. 3511-3-1 créé par l'article 5 nonies du présent projet de loi.
La sanction vise les acteurs énumérés par l'article L. 3511-3-1 : les fabricants, les importateurs et les distributeurs de produits du tabac, ainsi que les entreprises, les organisations professionnelles ou les associations les représentant.
Cet article s'inspire de l'article L. 1454-3 du code de la santé publique qui sanctionne de la même peine d'amende de 45 000 euros le non-respect de l'obligation, pour l'industrie pharmaceutique, de publicité des conventions et des avantages visés par l'article L. 1453-1.
II - La position de la commission
Les dispositions de cet article ayant été insérées à l'article 5 nonies qui met en place le dispositif de transparence, votre commission a adopté, sur proposition de ses rapporteurs, un amendement de suppression ( amendement COM-339 ).
Votre commission a supprimé cet article.
Article 5 quindecies [supprimé]
(art. L. 3512-3 du
code de la santé publique)
Application aux personnes morales de la
peine prévue en cas de
non-transmission du rapport institué
par l'article 5 nonies
Objet : Cet article, inséré par l'Assemblée nationale, applique aux personnes morales, par coordination, la peine pour défaut de transmission du rapport prévue à l'article précédent.
I - Le dispositif proposé
Introduit à l'initiative du Gouvernement lors de l'examen en commission à l'Assemblée nationale, cet article complète l'article L. 3512-3 du code de la santé publique relatif à l'application aux personnes morales des dispositions pénales prévues par l'article L. 3512-2, pour y ajouter une référence à l'infraction relative à la non-production du rapport ou à son caractère incomplet.
II - La position de la commission
Votre commission a modifié l'article 5 nonies pour y rassembler les dispositifs relatives à la création du mécanisme de transparence ainsi que les sanctions y afférentes. Sur proposition de ses rapporteurs, elle a adopté, en conséquence, un amendement de suppression de cet article ( amendement COM-340 ).
Votre commission a supprimé cet article.
Article 5 sexdecies
(art. L. 3512-4 du code de la
santé publique)
Habilitation des polices municipales
à
contrôler les infractions relatives au tabac
Objet : Cet article, inséré par l'Assemblée nationale, étend aux agents des polices municipales la possibilité de constater par procès-verbal certaines infractions à la législation sur le tabac.
I - Le dispositif proposé
L'article L. 3512-4 du code de la santé publique fixe la liste des agents chargés du respect de l'interdiction de fumer dans les lieux publics.
Cette liste est définie par renvoi à l'article L. 1312-1 du code de la santé publique lequel définit trois catégories d'agents :
les agents et officiers de police judiciaire ;
les agents habilités et assermentés du ministère de la santé mentionnés aux articles L. 1421-1 et L. 1437-7 du code de la santé publique ;
les agents des collectivités territoriales habilités et assermentés dans des conditions fixées par décret.
Elle est complétée par une référence aux articles L. 8112-1, L. 8112-3 et L. 8112-5 du code du travail pour inclure :
- les inspecteurs du travail ;
- les fonctionnaires de contrôle qui leur sont assimilés ;
- les contrôleurs du travail.
L'article L. 3512-4 fait enfin référence aux agents mentionnés au III, supprimé depuis, de l'article L. 231-2 du code rural et de la pêche maritime.
Introduit à l'initiative du Gouvernement lors de l'examen en commission à l'Assemblée nationale, cet article complète l'article L. 3512-3 du code de la santé publique pour étendre au contrôle de l'interdiction de vapoter le champ de compétence des agents chargés de faire respecter l'interdiction de fumer.
Il prévoit également d'élargir la liste fixée par l'article L. 3512-4 aux agents des polices municipales et assimilés (gardes-champêtres, agents de surveillance de Paris), lesquels sont agents de police judiciaire adjoints en application de l'article 21 du code de procédure pénale. Ces agents seront compétents pour veiller au respect de l'interdiction de fumer, de vapoter et de vendre du tabac aux mineurs. Sur ce dernier point, le texte leur ouvre la possibilité de demander la production d'un document d'identité.
II - La position de la commission
L'article L. 1312-1 du code de la santé publique, auquel l'article L. 3512-4 du code de la santé publique fait référence pour déterminer les agents chargés de veiller au respect de l'interdiction de fumer dans les lieux où elle est applicable, mentionne les « agents des collectivités territoriales habilités et assermentés dans des conditions fixées par décret ».
Les agents de police municipale, les garde-champêtres et les agents de la ville de Paris chargés d'un service de police sont assermentés en application, respectivement, des articles L. 511-2, L. 522-1 et L. 531-1 du code de la sécurité intérieure. Les agents de surveillance de Paris placés sous l'autorité du préfet de police sont, quant à eux, agréés et habilités en application de l'article 21 du code de procédure pénale. Ils sont donc couverts par la référence à l'article L. 1312-1, sur un territoire délimité, sans qu'il soit nécessaire de les mentionner expressément une nouvelle fois.
En application de l'article 78-2 du code de procédure pénale, ces agents sont, d'ores et déjà, autorisés à effectuer un relevé d'identité dans le cadre des infractions qu'ils sont habilités à verbaliser. En leur qualité d'agents de police judiciaire adjoints, ils peuvent donc demander une pièce d'identité. Ils ne peuvent toutefois retenir la personne en vue de vérifier son identité si celle-ci refuse ou est dans l'impossibilité de la fournir. En l'absence de contrôle de l'autorité judiciaire sur ces agents, le Conseil constitutionnel a considéré qu'une telle disposition était contraire à l'article 66 de la Constitution. En l'espèce, dans la rédaction actuelle de l'article L. 3511-7-1, l'auteur de l'infraction présumée n'est pas le mineur mais le débitant de tabac, il semble donc difficile d'exiger une pièce d'identité du mineur ce qui suppose, le cas échéant, de le retenir.
Votre commission considère que la référence à l'article L. 1312-1 du code de la santé publique satisfait l'objectif poursuivi par cet article. Sur proposition de ses rapporteurs, elle a adopté un amendement de ses rapporteurs modifiant en ce sens la rédaction de l'article L. 3512-4 ( amendement COM-341 ).
Votre commission a adopté cet article ainsi modifié.
Article 5 septdecies [supprimé]
(art. 414 du code
des douanes)
Renforcement des sanctions infligées
en cas de
contrebande de tabac
Objet : Cet article, inséré par l'Assemblée nationale, augmente la majoration prévue par le code des douanes en cas de contrebande de marchandises dangereuses pour la santé.
I - Le dispositif proposé
Introduit en séance publique à l'Assemblée nationale par un amendement présenté par notre collègue député Frédéric Barbier ayant reçu l'avis favorable du Gouvernement et l'avis défavorable de la commission, cet article augmente la majoration des sanctions prévues par le code des douanes en cas de contrebande de « marchandises dangereuses pour la santé » en portant la peine d'emprisonnement prévue de dix à quinze ans et la peine d'amende de cinq à dix fois la valeur de l'objet de la fraude.
II - La position de la commission
D'après les statistiques fournies par le service des douanes judiciaires sur les affaires qui lui ont été confiées par les magistrats, qui fournissent un échantillon sur les délits douaniers réprimés par l'article 414 du code des douanes, 28 condamnations sur ce fondement ont été prononcées en 2014 et sur les premiers mois de l'année 2015.
Sur ces affaires, la durée moyenne de l'emprisonnement prononcé est de huit mois, soit une durée largement inférieure au quantum de peine prévu par l'article.
En portant à quinze ans le quantum de peine encourue, l'article a pour effet de criminaliser l'infraction. En application de l'article 131-4 du code pénal, la peine est en effet correctionnelle jusqu'à 10 ans d'emprisonnement.
En modifiant le mode d'instruction et la juridiction compétente, il n'est pas certain que la répression de ces infractions soit plus efficace. Sur proposition de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article ( amendement COM-342 ).
Votre commission a supprimé cet article.
Article 5 octodecies [supprimé]
(art. 569 du code
général des impôts)
Contrôle de l'importation et
de la commercialisation
des produits du tabac
Objet : Cet article, inséré par l'Assemblée nationale, complète le dispositif prévu en matière de traçabilité des produits du tabac pour prévoir un audit externe de la fin de la chaine de traçabilité.
I - le droit existant
Le recours à la traçabilité des produits dans la lutte contre le commerce illicite des produits du tabac est issu du droit international.
La convention-cadre de l'Organisation mondiale de la santé (OMS) pour la lutte antitabac (CCLAT), ratifiée par la France le 16 juin 2003, est entrée en vigueur le 27 février 2005.
Sur le fondement de son article 15 relatif au commerce illicite des produits du tabac qui prévoit « la mise en place d'un régime pratique permettant de suivre et de retrouver la trace des produits de manière à rendre le système de distribution plus sûr et de contribuer aux enquêtes sur le commerce illicite », un protocole pour l'élimination du commerce illicite du tabac a été signé à Séoul le 12 novembre 2012. Ce protocole accroît notamment les contrôles de la chaîne logistique des produits du tabac par la mise en oeuvre de systèmes de suivi et de traçabilité. Signé par la France le 10 janvier 2013, ce protocole fait l'objet d'un projet de loi autorisant sa ratification déposé à l'Assemblée nationale le 29 avril 2015.
Le protocole CCLAT est un accord mixte qui relève, pour une part qui n'a pas encore été clairement définie, de la compétence de l'Union européenne (UE).
L'article 13 de la loi n° 2012-1510 du 29 décembre 2012 de finances rectificative pour 2012 a constitué une première étape en prévoyant, à l'article 569 du code général des impôts, qu'une « marque d'identification unique, sécurisée et indélébile » est portée sur les paquets, cartouches ou tout autre conditionnement de cigarettes lors de leur importation, de leur introduction, de leur expédition ou de leur commercialisation, avec l'objectif de permettre une traçabilité de ces produits et la mise en oeuvre des traitements informatisés nécessaires, son financement revenant aux fabricants. Cet article a renforcé les obligations imposées aux cigarettiers dans le cadre d'accords conclus entre 2004 et 2010 entre les industriels, l'UE et les États membres.
Les articles 15 et 16 de la directive 2014/40 prévoient des obligations renforcées en matière de marquage et de traçabilité et précisent « qu'afin de garantir l'indépendance et la transparence du système d'identification et de traçabilité, les fabricants de produits du tabac devraient conclure des contrats de stockage de données avec des tiers indépendants ».
Anticipant sur la transposition de la directive, l'article 4 de la première loi de finances rectificative pour 2014 16 ( * ) a modifié l'article 569 du code général des impôts sur deux points principaux en étendant, d'une part, l'obligation de marquage et de traçabilité à l'ensemble des produits manufacturés du tabac et non plus seulement aux cigarettes et en retirant, d'autre part, aux professionnels du tabac le contrôle et la mise en oeuvre des systèmes de traitement automatisés pour le confier à un tiers indépendant.
Ainsi que le souligne l'étude d'impact du projet de loi autorisant la ratification du protocole CCLAT, le délai de transposition des dispositions de la directive 2014/40 relatives à la traçabilité et au dispositif de sécurité est étendu jusqu'au 20 mai 2019 pour les cigarettes et le tabac à rouler et jusqu'au 24 mai 2024 pour les autres produits du tabac. Ce délai doit permettre à la Commission européenne d'adopter, par actes délégués et d'exécution, les éléments essentiels du contrat entre les professionnels et le tiers de confiance ainsi qu'une série de normes techniques.
Le Gouvernement précise que la conformité avec le droit communautaire des dispositifs de traçabilité et de marquage unique devrait être assurée au moyen d'un décret d'application de l'article 569 du code général des impôts.
La traçabilité, qui est avant tout une mesure de protection du consommateur, est d'un apport relativement limité pour la France où le réseau de distribution des buralistes garantit l'authenticité des produits. C'est également le cas pour la plupart des produits achetés légalement hors du réseau des buralistes. Les produits du tabac distribués hors réseau, qui, pour la partie illégale, proviennent d'atelier clandestins (« unspecified ») ou d'ateliers légaux (« cheap white ») mais dont la marchandise n'est pas destinée au marché français, échappent par nature à ce système déclaratif.
II- Le dispositif proposé
Le présent article a été introduit lors de l'examen du texte en séance publique par l'Assemblée nationale par l'adoption d'un amendement présenté par notre collègue député Jean-Louis Roumégas, avec l'avis défavorable de la commission, le Gouvernement s'en remettant à la sagesse de l'assemblée. Il prévoit que « l'enregistrement et la traçabilité des données liées aux opérations d'importation et de commercialisation de produits du tabac sont contrôlés par un tiers indépendant, selon des modalités fixées par décret ». Il ajoute ainsi un audit externe sur les opérations de d'importation et de commercialisation de produits du tabac.
III - La position de la commission
Si l'article 569 du code général des impôts a constitué une forme de transposition anticipée de la directive, le décret d'application de cet article lié à la transposition de la directive 2014/40 nécessite une intervention préalable de la Commission européenne qui prendra du temps. Dans l'attente des textes européens, la mise en oeuvre nationale des mesures d'application de marquage et de traçabilité des produits du tabac a été suspendue, afin de s'assurer de la conformité du dispositif au droit communautaire.
La Commission est chargée d'établir des normes techniques pour la mise en place et le fonctionnement d'un système d'identification et de traçabilité qui se substituera à l'actuel système volontaire « Codentify ». Ces normes devraient être publiées au deuxième semestre 2017 pour une mise en place du système en mai 2019 pour les cigarettes et mai 2024 pour les autres produits du tabac.
A la suite de l'édiction de ces normes, une modification de l'article 569 du code général des impôts sera certainement nécessaire.
Dans ce contexte, l'apport de l'article adopté par l'Assemblée nationale n'est pas évident. Sur proposition de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article ( amendement COM-343 ).
Votre commission a supprimé cet article.
Article 5 novodecies
(art. 572 et 575 du code
général des impôts)
Intervention du ministre
chargé de la santé en matière d'homologation
des prix
du tabac et de définition du régime fiscal du tabac
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que le ministre chargé de la santé cosigne les arrêtés d'homologation des prix du tabac.
I - Le dispositif proposé
Le prix de vente au détail des tabacs manufacturés constitue l'assiette tant de la TVA que des droits de consommation. En fixant leur prix, les fabricants déterminent donc indirectement le produit de la fiscalité mais cette dernière a aussi pour effet d'influencer les prix.
|
La fiscalité applicable aux tabacs manufacturés L'assiette Pour la TVA, comme pour le droit de consommation, l'assiette est le prix de vente au détail des tabacs manufacturés. La fiscalité n'est donc pas appliquée à partir d'un prix hors taxe mais à rebours du prix TTC ou « en dedans ». En application de l'article 572 du code général des impôts, le prix de vente au détail est librement déterminé par les fabricants mais il est homologué par arrêté du ministre chargé du budget. Le dernier arrêté est intervenu le 4 février 2015, signé de Christian Eckert. La TVA Avec un taux de 20%, le taux de TVA applicable au prix de vente au détail, calculé « en dedans » est de 16,6667 %. Le droit de consommation Le droit de consommation se décompose, pour chaque groupe de produits en une part spécifique et une part proportionnelle. La part spécifique est un montant fixe pour mille unités ou mille grammes défini pour chaque groupe de produits. La part proportionnelle résulte, pour chaque groupe de produits, de l'application d'un taux au prix de vente au détail homologué. Le minimum de perception Un minimum de perception est appliqué aux produits du tabac, à l'exception des tabacs à mâcher et à priser, lorsqu'ils sont vendus en dessous d'un prix appelé prix d'entrée. |
|
Groupe
|
Part spécifique
|
Part proportionnelle |
Minimum
|
|
|
Montant |
Prix d'entrée |
|||
|
Cigarettes |
48,75 € |
49,70 % |
210 €
|
6,49 €
|
|
Cigares et cigarillos |
19 € |
23 % |
92 €
|
0,32 € le cigare |
|
Tabac fine coupe destiné à rouler les cigarettes |
67,50 € |
32 % |
143 €
|
7,08 €
|
|
Autres tabacs à fumer |
17 € |
45 % |
70 €
|
5,89 €
|
|
Tabacs à priser |
0 € |
50 % |
- |
|
|
Tabacs à mâcher |
0 € |
35 % |
- |
|
Source : Circulaire du 23 avril 2015 relative à la fiscalité applicable aux tabacs manufacturés
Le principe de cette fiscalité est que l'État négocie avec les fabricants afin de les inciter à augmenter eux-mêmes leur prix.
L'article 572 du code général des impôts prévoit que « le prix de détail de chaque produit, exprimé aux 1 000 unités ou aux 1 000 grammes est unique pour l'ensemble du territoire et librement déterminé par les fabricants et les fournisseurs agréés. Il est applicable après avoir été homologué dans des conditions définies par décret en Conseil d'État. Il ne peut toutefois être homologué s'il est inférieur à la somme du prix de revient et des taxes ».
L'homologation a pour objet de garantir que le prix est bien le même sur l'ensemble du territoire, sous réserve des dispositions propres à la Corse et aux départements d'outre-mer.
Introduit au stade de l'examen en séance publique par un amendement de notre collègue député Jean-Louis Roumégas, l'article 5 novodecies du projet de loi prévoit que les arrêtés relatifs à l'homologation des prix du tabac sont co-signés par le ministre chargé de la santé.
II - La position de la commission
Dans son rapport sur la fiscalité comportementale 17 ( * ) , votre commission avait effectué l'analyse critique d'une « fiscalité sur le tabac trop longtemps tournée vers le rendement ». Il lui semble donc légitime que le ministre chargé de la santé intervienne dans le processus visant à déterminer cette fiscalité, affectée en quasi-totalité à la sécurité sociale.
Votre commission a adopté cet article sans modification.
Article 5 vicies [supprimé]
(art. 575 E ter
[nouveau] du code général des impôts)
Assujettissement
des fournisseurs et des fabricants de tabac
à une contribution sur le
chiffre d'affaires
Objet : Cet article, inséré par l'Assemblée nationale, instaure une contribution sur le chiffre d'affaires réalisé en France au titre de la vente au détail des produits manufacturés du tabac.
I - Le dispositif proposé
Ce dispositif s'inspire du mécanisme de la « clause de sauvegarde de l'Ondam », ou « taux L », prévu par l'article L. 138-10 du code de la sécurité sociale, tel qu'issu de la LFSS pour 2015. Institué par la loi de financement de la sécurité sociale pour 1999, ce mécanisme avait à l'origine pour objectif d'inciter les entreprises pharmaceutiques à conclure une convention avec le comité économique des produits de santé (CEPS) pour prévoir le versement de remises conventionnelles ayant pour effet de minorer la dépense effective de l'assurance-maladie par rapport au prix facial des médicaments arrêté par le CEPS. Le rendement de cette contribution était nul, la totalité des entreprises pharmaceutiques concluant une convention avec le CEPS.
La clause de sauvegarde de l'Ondam a été réformée par la loi de financement de la sécurité sociale pour 2015 18 ( * ) pour devenir une contribution de rendement tout en régulant la croissance globale du chiffre d'affaires de l'industrie pharmaceutique. Les médicaments génériques, de même que les médicaments orphelins, sont exclus du calcul qui ne comprend pas non plus les médicaments non-remboursables. La taxation du chiffre d'affaires intervient dès lors que la décroissance du chiffre d'affaires concerné n'atteint pas - 1 %. Elle est calculée pour 50 % en fonction du chiffre d'affaires et pour 50 % en fonction de la progression du chiffre d'affaires. Les entreprises pharmaceutiques sont incitées à organiser leur contribution sous forme de remise négociée dans le cadre d'une convention avec le CEPS.
Introduit en séance publique par un amendement du rapporteur Olivier Véran, avec l'avis défavorable du Gouvernement, le présent article crée un article 575 E ter du code général des impôts qui instaure une contribution sur le chiffre d'affaires, réalisé en France au titre de la vente au détail des tabacs manufacturés.
La contribution se déclenche si le chiffre d'affaires, réalisé par les importateurs, fabricants et entrepositaires, mentionnés à l'article 565 du code général des impôts, n'a pas reculé d'un taux « T », fixé à - 3 % par rapport à l'année précédente.
L'assiette de la contribution est définie comme « le chiffre d'affaires hors taxes de l'année civile, diminué de l'ensemble des taxes et droits de consommation acquittés ».
La fixation du taux est renvoyée à la loi de finances de l'année.
Le produit de la contribution est affecté à l'Institut national de prévention et d'éducation à la santé (Inpes).
II - La position de la commission
La taxation du chiffre d'affaires des industriels du tabac, selon une forme dérivée du principe « pollueur-payeur », a été envisagée de longue date sans être concrétisée.
D'une manière générale, la taxation du chiffre d'affaires présente l'inconvénient de ne pas taxer la création de richesse nette et de prélever potentiellement l'impôt à différents stades de la chaine de valeur. C'est en vertu de cet argument que l'extinction progressive de la contribution sociale de solidarité des sociétés (C3S) est par exemple programmée.
Cet inconvénient soulève une première difficulté sur cet article, quant aux redevables de la contribution. Comme l'a indiqué la ministre en séance publique à l'Assemblée nationale, la grande majorité du chiffre d'affaires lié au tabac n'est pas réalisé en France. La production sur le territoire français est résiduelle et le chiffre d'affaires réalisé en France est majoritairement le fait d'importateurs et plus particulièrement, sur un marché très encadré, d'un fournisseur agréé qui représente 85 % du tabac distribué en France. L'idée que ce fournisseur soit en mesure de répercuter la contribution dans ses relations commerciales sur ses propres fournisseurs semble très largement illusoire. En l'état actuel, la contribution risque de manquer son objectif.
La définition de l'assiette, le chiffre d'affaires hors taxes dont seraient déduits les taxes et les droits de consommation, risque de réduire très significativement le produit de la contribution. D'après les chiffres fournis par le Gouvernement, le chiffre d'affaires toutes taxes comprises réalisé en France et donc potentiellement concerné par la contribution, s'élevait à 17,9 milliards d'euros en 2014. Sur ce total, la TVA représente 3 milliards d'euros et les droits de consommation sur les tabacs 11,2 milliards d'euros.
Compte-tenu du caractère spécifique de la fiscalité des tabacs (80 % du prix d'une cigarette) et des considérations de santé publique qui s'y attachent, votre commission ne saurait se prononcer sur le caractère confiscatoire ou non de cette nouvelle contribution. Elle considère en revanche que les leviers d'une augmentation de la fiscalité des tabacs sont en place et sont disponibles sans qu'il soit besoin de créer une nouvelle contribution.
Elle relève également que le parallèle fait entre les médicaments remboursables, dont l'acheteur est très largement l'assurance-maladie in fine avec un financement faisant appel à la solidarité nationale (et au déficit public), et le tabac, dont la collectivité publique n'est pas l'acheteur et dont le coût repose sur le consommateur, ne lui paraît pas pertinent. Sur proposition de ses rapporteurs et de notre collègue Philippe Adnot, votre commission a adopté deux amendements identiques de suppression de cet article ( amendements COM-344 et COM-179 ).
Votre commission a supprimé cet article.
Article 5 unvicies [supprimé]
(art. 1810 du code
général des impôts)
Renforcement de la sanction
prévue
en cas de détention frauduleuse de tabac
Objet : Cet article, inséré par l'Assemblée nationale, renforce la sanction prévue en cas de fabrication et de détention frauduleuse d'alcool ou de tabac.
I - Le dispositif proposé
Introduit en séance publique par un amendement de notre collègue député Frédéric Barbier, avec l'avis favorable du Gouvernement et l'avis défavorable de la commission, le présent article modifie l'article 1810 du code général des impôts, relatif à la fabrication frauduleuse d'alcool, à la détention ou à la vente frauduleuse d'or, d'argent ou de platine et à la fabrication ou à la détention frauduleuse de tabac. Cette peine s'ajoute, le cas échéant, aux peines d'amende prévues par les articles 1791 à 1794 du même code.
Ces infractions sont punies d'un an d'emprisonnement, ou cinq ans pour les infractions relatives à la fabrication, la vente ou la détention frauduleuse de tabac, commises en bande organisée. Cet article porte à trois ans la peine de prison dont sont passibles les auteurs de ces infractions.
II - La position de la commission
Votre commission souligne la nécessité de préserver l'échelle des peines et ne voit pas l'intérêt d'augmenter des quantums de peines qui ne seraient jamais prononcées par les juges, ce qui risque d'être le cas en l'espèce. Sur proposition de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article ( amendement COM-345 ).
Votre commission a supprimé cet article.
Article 5 duovicies [supprimé]
Rapport sur les
effets du paquet neutre
Objet : Cet article, inséré par l'Assemblée nationale, prévoit un rapport au Parlement sur les améliorations sanitaires permises par le paquet neutre et son effet sur l'activité des débitants de tabac.
I - Le dispositif proposé
Issu d'un amendement déposé en séance publique par notre collègue députée Bernadette Laclais avec l'avis défavorable de la commission et l'avis favorable du Gouvernement, cet article résulte d'un compromis ayant permis le retrait de dix-huit autres demandes de rapport.
Il prévoit que le Gouvernement remet au Parlement, avant le 20 novembre 2017, un rapport présentant les améliorations de la situation sanitaire permises par le paquet neutre ainsi que l'effet de ces dispositions sur l'activité des débitants de tabac.
II - La position de la commission
Tel que prévu par l'article 5 decies , le paquet neutre devait entrer en vigueur le 20 mai 2016. Il semble difficile d'apprécier dix-huit mois plus tard son effet sur la situation sanitaire.
D'une manière générale, ainsi que l'a indiqué votre commission, l'impact de cette mesure prise isolément semble particulièrement difficile à apprécier.
De la même manière, l'impact sur l'activité des débitants de tabac ne peut être apprécié indépendamment d'autres facteurs tels que la proximité d'une frontière avec un pays où les prix pratiqués sont plus bas, une installation dans une zone en désertification ou encore le développement de la cigarette électronique.
Par ailleurs, votre commission ayant décidé la suppression l'obligation de mettre en place le paquet neutre, le présent article se trouve sans objet. Sur proposition de ses rapporteurs et de notre collègue Jean-Pierre Grand, elle a adopté deux amendements identiques de suppression de cet article ( amendements COM-346 et COM-104 ).
Votre commission a supprimé cet article.
CHAPITRE II
SOUTENIR LES
SERVICES DE SANTE AU TRAVAIL
Article 6
(art. L. 4623-1 du code du travail)
Exercice
des fonctions de médecin du travail
par les collaborateurs
médecins
Objet : Cet article ouvre la possibilité, pour des médecins non spécialistes en médecine du travail mais engagés dans une formation en vue de le devenir, d'exercer les fonctions dévolues aux médecins du travail sous l'autorité de ces derniers.
I - Le dispositif proposé
Depuis la loi n° 2011-867 du 20 juillet 2011 relative à l'organisation de la médecine du travail, celle-ci est organisée en services de santé au travail, interentreprises ou autonomes.
En vertu de l'article L. 4622-8 du code du travail, les missions des services de santé au travail sont assurées par une équipe pluridisciplinaire comprenant des médecins du travail, des intervenants en prévention des risques professionnels et des infirmiers. Animées et coordonnées par les médecins du travail, ces équipes peuvent être complétées par des assistants de services de santé au travail et des professionnels recrutés après avis des médecins du travail.
Sur ce fondement, le décret n° 2012-135 du 30 janvier 2012 a créé le statut des « collaborateurs médecins » . Il s'agit de médecins recrutés par le service de santé au travail ou l'employeur, qui « s'engagent à suivre une formation en vue de l'obtention de la qualification en médecine du travail auprès de l'ordre des médecins », et qui « sont encadrés par un médecin qualifié en médecine du travail qu'ils assistent dans ses missions » (article R. 4623-25 du code du travail). L'objectif principal de ce dispositif est de répondre aux difficultés de recrutement de la médecine du travail en offrant aux médecins en exercice qui souhaitent se reconvertir une passerelle vers cette spécialité.
Selon l'étude d'impact annexée au projet de loi, au 31 décembre 2013, le nombre de collaborateurs médecins embauchés dans un service de santé au travail s'élevait à 154 , soit 144 équivalents temps plein. Leur âge moyen était de 50 ans et près de 60 % d'entre eux provenaient de la médecine générale.
Les compétences exercées par les collaborateurs médecins ont été encadrées par le décret n° 2014-798 du 11 juillet 2014 :
- les activités du collaborateur médecin sont exercées sous la responsabilité du médecin du travail (article R. 4623-14) ;
- ses missions lui sont confiées par le médecin du travail qui l'encadre sur la base d'un protocole écrit qui définit en particulier les examens auxquels le collaborateur médecin peut procéder. A cet égard, il est précisé que les avis médicaux d'aptitude ou d'inaptitude sont pris par le médecin du travail sur le rapport du collaborateur médecin (article R. 4623-25-1 du même code) ;
- le collaborateur médecin peut remplacer le médecin du travail lorsque celui-ci est absent pendant une durée inférieure à trois mois (article R. 4623-15) ;
- il dispose du temps nécessaire et des moyens requis pour exercer ses missions et suivre sa formation en médecine du travail (article R. 4623-25-2).
La réglementation en vigueur réserve donc au médecin du travail la compétence de prononcer des avis relatifs à l'aptitude du salarié à son poste de travail. Elle n'autorise pas le collaborateur médecin à rendre lui-même ces avis, même dans les conditions définies dans un protocole écrit et validé par le médecin du travail.
Cette règle se justifie par l'obligation, prévue à l'alinéa 1 er de l'article L. 4623-1 du code du travail, de détenir un diplôme spécial pour l'exercice des fonctions de médecin du travail.
Le second alinéa de cet article prévoit néanmoins une dérogation à cette règle pour les internes en médecine du travail qui peuvent être recrutés à titre temporaire par les services de santé au travail, après délivrance d'une licence de remplacement et autorisation par les conseils départementaux compétents de l'ordre des médecins.
Le dispositif prévu à l'article 6 du projet de loi donne une assise législative aux collaborateurs médecins et entend élargir le périmètre des missions qui peuvent leur être confiées.
Il introduit ainsi une seconde dérogation au premier alinéa de l'article L. 4623-1 du code du travail et renvoie à un décret la définition des « conditions dans lesquelles un collaborateur médecin, médecin non spécialiste en médecine du travail et engagé dans une formation en vue de l'obtention de cette qualification auprès de l'ordre des médecins , exerce, sous l'autorité d'un médecin du travail d'un service de santé au travail et dans le cadre d'un protocole écrit et validé par ce dernier, les fonctions dévolues aux médecins du travail ». Les collaborateurs médecins seront ainsi habilités à exercer, dans certaines conditions, les fonctions de médecin du travail, c'est-à-dire y compris celles qui relèvent en principe de la seule compétence des médecins du travail , à savoir l'appréciation de l'aptitude médicale des salariés à leurs postes de travail.
II - La position de la commission
Sans être opposée à la mesure proposée au présent article, votre commission estime que ce dispositif n'est pas à la hauteur des enjeux posés par le déclin de la démographie de la médecine du travail et les difficultés de recrutement des services de santé au travail. Une véritable réforme de la médecine du travail est nécessaire : formation inadaptée (quatre années d'internat, stages éloignés du terrain), obligation d'exercice exclusif qui ne contribue pas à l'attractivité du métier, reconversion particulièrement difficile à partir d'une autre spécialité puisque neuf années sont nécessaires (cinq ans minimum dans la spécialité d'origine puis quatre années en tant que collaborateur médecin).
Certes, l'article 6 offre une voie d'accès supplémentaire à la spécialité de la médecine du travail et il constitue une réponse à certaines aspirations de reconversion ou de diversification des parcours professionnels mais il est loin de contribuer à l'indispensable renforcement de l'attractivité de cette filière médicale.
Sous ces réserves, votre commission a adopté cet article sans modification.
Article 6 bis
(art. L. 4612-1 du code du
travail)
Reconnaissance du rôle joué par les comités
d'hygiène,
de sécurité et des conditions de travail en
matière de prévention
Objet : Cet article, inséré par l'Assemblée nationale, reconnaît expressément la prévention comme faisant partie des missions des comités d'hygiène, de sécurité et des conditions de travail (CHSCT).
I - Le dispositif proposé
Constitués dans tous les établissements occupant au moins 50 salariés, les comités d'hygiène, de sécurité et des conditions de travail (CHSCT) ont pour missions, en vertu de l'article L. 4624-1 du code du travail :
« 1° De contribuer à la protection de la santé physique et mentale et de la sécurité des travailleurs de l'établissement et de ceux mis à sa disposition par une entreprise extérieure ;
2° De contribuer à l'amélioration des conditions de travail, notamment en vue de faciliter l'accès des femmes à tous les emplois et de répondre aux problèmes liés à la maternité ;
3° De veiller à l'observation des prescriptions légales prises en ces matières ».
Le code du travail n'inclut pas expressément la prévention dans les missions des CHSCT, bien qu'en pratique leur rôle ait été étendu à des domaines comme le harcèlement moral ou sexuel, la prévention des risques psycho-sociaux ou la prévention de la pénibilité au travail.
C'est la raison pour laquelle le présent article, adopté à l'Assemblée nationale en commission à l'initiative de notre collègue député Gérard Sebaoun et de plusieurs membres du groupe SRC, suivant l'avis favorable du rapporteur, complète le 1° de l'article L. 4612-1 précité par la mention expresse de la mission de prévention assurée par les CHSCT.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 6 ter [supprimé]
(art. 4624-1 du code du
travail)
Présence de données sexuées dans le rapport
d'activité annuel du médecin du travail
Objet : Cet article, inséré par l'Assemblée nationale, prévoit l'inclusion dans les rapports annuels des médecins du travail de données différenciées selon le sexe.
I - Le dispositif proposé
L'article D. 4624-42 du code du travail, créé par le décret n° 2008-244 du 7 mars 2008, impose au médecin du travail d'établir chaque année un rapport d'activité dans la forme prévue par un arrêté du ministre chargé du travail. Ce rapport est présenté, selon le cas, au comité d'entreprise, au conseil d'administration paritaire, à la commission de contrôle du service de santé au travail interentreprises ou au comité interentreprises, voire à la commission paritaire consultative de secteur. Cette présentation intervient au plus tard à la fin du quatrième mois qui suit l'année pour laquelle le rapport est établi.
Le présent article, qui résulte de l'adoption en commission d'un amendement présenté par notre collègue députée Catherine Coutelle et plusieurs membres du groupe SRC, avec l'avis favorable du rapporteur, entend rendre obligatoire la présence de données différenciées selon le sexe dans le rapport annuel d'activité du médecin du travail.
L'objectif poursuivi par ce dispositif est d'améliorer la connaissance de la sinistralité en fonction des sexes, la fréquence des accidents du travail et des maladies professionnelles ayant tendance à augmenter chez les femmes, en particulier dans certains secteurs.
Il complète pour ce faire l'article L. 4624-1 du code du travail par l'ajout d'un alinéa qui renvoie à un arrêté du ministre chargé du travail le soin de fixer « les modèles de rapport annuel d'activité du médecin du travail et de synthèse annuelle de l'activité du service de santé au travail » qui devront faire état de données selon le sexe.
II - La position de la commission
Votre commission partage la préoccupation qui fonde cet article quant à la situation spécifique des femmes en matière de sinistralité.
Elle rappelle cependant que la disposition qui impose au médecin du travail d'établir chaque année un rapport d'activité est de niveau réglementaire et que la définition du contenu de ce rapport ne relève pas de la loi.
D'un point de vue formel, elle observe par ailleurs que le dispositif proposé ne trouve pas sa place à l'article L. 4624-1 qu'il est proposé de compléter. Cet article est en effet relatif aux propositions du médecin du travail en matière d'adaptation des postes de travail, à l'obligation pour l'employeur de les prendre en considération et à la possibilité de recours devant l'inspection du travail en cas de difficulté ou de désaccord.
Comme l'a souligné la direction des risques professionnels de la caisse nationale d'assurance maladie (Cnam) au cours de son audition, une étude plus approfondie de la sinistralité spécifique aux femmes est effectivement nécessaire. Cette étude sera facilitée par la mise en place prochaine de la déclaration sociale nominative (DSN).
Pour l'ensemble de ces raisons, votre commission a adopté un amendement de vos rapporteurs tendant à supprimer le présent article ( amendement COM-347 ).
Votre commission a supprimé cet article.
CHAPITRE III
SOUTENIR ET
VALORISER LES INITIATIVES
DES ACTEURS POUR FACILITER L'ACCÈS DE
CHACUN
À LA PREVENTION ET À LA PROMOTION DE LA SANTE
Article 7
(art. L. 3121-1, L. 3121-2-2 [nouveau],
L.
6211-3 et L. 6211-3-1 [nouveau] du code de la santé publique)
Tests
rapides d'orientation diagnostique et autotests
Objet : Cet article entend faciliter l'accès aux tests rapides d'orientation diagnostique (Trod) et aux autotests pour le dépistage des maladies infectieuses transmissibles.
I - Le dispositif proposé
Afin de lutter contre le dépistage tardif de maladies infectieuses transmissibles, en particulier auprès des personnes les plus éloignées de la prévention et des soins, le présent article précise les conditions d'utilisation des tests rapides d'orientation diagnostique (Trod) et autorise les autotests.
L'article L. 6211-3 du code de la santé publique définit les Trod en les excluant de la catégorie des examens de biologie médicale. Il renvoie en outre à un arrêté le soin d'établir la liste de ces tests, les catégories de personnes pouvant les utiliser et leurs conditions de réalisation. Les dispositions réglementaires prises sur ce fondement ne visent aujourd'hui que le virus de l'immunodéficience humaine (VIH) et non les hépatites virales.
Le paragraphe I du présent article modifie donc l'article L. 6211-3 en prévoyant que l'arrêté précité devra définir plus largement :
les conditions dans lesquelles des Trod, « effectués par un professionnel de santé ou par du personnel ayant reçu une formation adaptée et relevant des structures de prévention et associatives , contribuent au dépistage des maladies infectieuses transmissibles », ce qui permet d'inclure les tests de dépistage de l'hépatite C et de donner un fondement législatif à l'activité des professionnels associatifs (alinéa 2) ;
les conditions particulières de réalisation de ces tests ainsi que les modalités d'information de la personne sur les conditions et les conséquences de ces tests (alinéa 3).
Le paragraphe I bis crée un article L. 6211-3-1 nouveau qui permet la réalisation d'un Trod, par un professionnel des structures de prévention et associatives mentionnées à l'article L. 6211-3, sur une personne mineure.
Il est précisé que ce professionnel peut déroger à l'obligation de recueillir le consentement parental « lorsque ce dépistage s'impose pour sauvegarder la santé d'une personne mineure de quinze ans ou plus et que cette dernière s'oppose expressément à la consultation du ou des titulaires de l'autorité parentale afin de garder le secret sur son état de santé. Toutefois, ce personnel doit, dans un premier temps, s'efforcer d'obtenir le consentement du mineur à cette consultation. Dans le cas où le mineur maintient son opposition, ce personnel peut mettre en oeuvre le dépistage. Dans ce cas, le mineur se fait accompagner d'une personne majeure de son choix » (alinéa 6).
Le paragraphe II modifie le titre II du livre I er de la troisième partie du code de la santé publique.
Les alinéas 8 à 10 sont des dispositions de nature rédactionnelle permettant d'harmoniser, dans le code de la santé publique, la dénomination des virus de l'immunodéficience humaine et des hépatites virales.
Les alinéas 11 à 17 créent un article L. 3121-2-2 nouveau consacré aux autotests.
Cet article introduit une nouvelle dérogation au monopole pharmaceutique prévu par l'article L. 4211-1 , dont le 8° vise « la vente au détail de toute dispensation de dispositifs médicaux de diagnostic in vitro destinés à être utilisés par le public, à l'exception des tests destinés au diagnostic de la grossesse ainsi que des tests d'ovulation ». Il opère un renvoi aux règles d'autorisation de mise sur le marché définies au titre II du livre II de la cinquième partie du code de la santé publique ainsi qu'à la directive 98/79/CE du Parlement européen et du Conseil du 27 octobre 1988 relative aux dispositifs médicaux de diagnostic in vitro .
Cette disposition permettra de rendre les autotests de maladies infectieuses transmissibles accessibles non seulement dans les pharmacies d'officine mais également dans des établissements de santé et structures de prévention et de soins associatives. Un arrêté du ministre chargé de la santé, pris après avis de l'agence nationale de sécurité du médicament et des produits de santé (ANSM), devra fixer la liste de ces autotests ainsi que les organismes autorisés à les délivrer en dehors du réseau officinal et énumérés aux alinéas 13 à 16 :
les centres gratuits d'information, de dépistage et de diagnostic (Cegidd) qui seront issus de la fusion, à compter du 1 er janvier 2016, des centres de dépistage anonymes et gratuits (CDAG) et des centres de dépistage et de diagnostic des infections sexuellement transmissibles (Ciddist) 19 ( * ) ;
ces deux derniers organismes dans l'attente du 1 er janvier 2016 ;
les organismes de prévention sanitaire habilités à réaliser des Trod pour le VIH ;
les structures d'accueil et d'accompagnement des personnes victimes d'addictions : centres de soins, d'accompagnement et de prévention en addictologie (Csapa), centres d'accueil et d'accompagnement à la réduction des risques pour les usagers de drogue (Caarrud) et appartements de coordination thérapeutique.
L'arrêté devra également préciser les conditions particulières de la délivrance des autotests ainsi que les modalités selon lesquelles la personne est « conseillée, accompagnée, informée des conditions de réalisation du test et de ses conséquences et prise en charge » (alinéa 17).
Le paragraphe II bis prévoit l'inclusion des utilisateurs d'autotests dans le champ de la « filière d'élimination à responsabilité élargie du producteur » (filière REP), actuellement réservée aux patients en auto-traitement. Il s'agit d'éviter qu'une fois utilisés, les autotests ne rejoignent les déchets ménagers et donc d'orienter leurs utilisateurs vers le réseau de collecte des déchets d'activités de soins à risque infectieux (Dasri), déployé auprès des pharmacies d'officine et financé par les exploitants de médicaments et fabricants de dispositifs médicaux.
Le paragraphe III crée un article L. 162-1-18-1 nouveau du code de la sécurité sociale qui prévoit, lorsqu'un ayant droit mineur a fait usage pour certains actes et prestations du droit de dispense du recueil du consentement des titulaires de l'autorité parentale, la protection par le secret de la prise en charge par les organismes d'assurance maladie de certaines dépenses. La liste de ces actes et prestations et de ces dépenses devra être définie par arrêté conjoint des ministres chargés de la santé et de la sécurité sociale. Ce secret est également protégé, dans les mêmes conditions, pour l'ayant droit majeur qui le demande.
L'étude d'impact annexée au projet de loi indique que les autotests seront en vente libre dans les pharmacies d'officine, à la charge exclusive de l'usager, pour un prix d'environ vingt euros. Environ 30 000 autotests pourraient être mis à disposition gratuitement par les structures de prévention sanitaire et associative, pour un coût total estimé à 600 000 euros par an.
Le paragraphe IV prévoit des dispositions de coordination avec le paragraphe II.
II - La position de la commission
Votre commission se félicite de ces dispositions, et tout particulièrement de l'autorisation des autotests, auxquels le Conseil national du Sida 20 ( * ) et le Comité consultatif national d'éthique se sont successivement montré favorables 21 ( * ) . Si leur mise sur le marché devra être l'occasion de promouvoir le dépistage de façon générale, une vigilance particulière devra s'exercer sur les conditions d'accompagnement et d'information des usagers, s'agissant en particulier de la conduite à tenir selon le résultat du test.
Votre commission souhaite que le plus grand nombre de mineurs puissent avoir accès aux autotests et bénéficier de garanties de confidentialité et de secret vis-à-vis des titulaires de l'autorité parentale. Dans cet esprit, elle a adopté un amendement des rapporteurs qui prévoit que la dérogation prévue à l'alinéa 6 du présent article s'applique à tous les mineurs sur l'ensemble du territoire ( amendement COM-348).
Votre commission a adopté cet article ainsi modifié.
Article 7 bis [supprimé]
(art. L. 1211-6-1 du code
de la santé publique)
Non-exclusion du don de sang en raison de
l'orientation sexuelle
Objet : Cet article, inséré par l'Assemblée nationale, affirme que l'orientation sexuelle ne peut constituer un motif d'exclusion du don de sang.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de M. Arnaud Richard et plusieurs de ses collègues du groupe UDI avec un avis de sagesse de la commission et une demande de retrait puis un avis favorable du Gouvernement.
Il affirme le principe selon lequel nul ne peut être exclu du don de sang en raison de son orientation sexuelle.
Cette affirmation complète l'article L. 1211-6-1 du code de la santé publique qui dispose que « nul ne peut être exclu du don de sang en dehors de contre-indications médicales » .
II - La position de la commission
Votre commission partage la préoccupation qui fonde cet article : les motifs d'exclusion du don de sang doivent concerner les comportements sexuels à risque des donneurs potentiels et non pas leur orientation sexuelle. Les seules limitations susceptibles d'être apportées au don du sang résultent en effet d'exigences liées à la sécurité sanitaire des receveurs.
Elle estime cependant que la précision apportée par le présent article n'est pas utile dans la mesure où l'article L. 1211-6-1 prévoit déjà que seules des contre-indications médicales peuvent justifier le refus opposé à une personne qui souhaite donner son sang. La définition de ces contre-indications relève des autorités sanitaires (ministère des affaires sociales avec l'appui des agences sanitaires et Etablissement français du sang) et sont prises en compte dans le questionnaire que doit remplir chaque donneur potentiel.
La question des nécessaires évolutions à apporter à ce questionnaire est réelle mais elle ne relève pas du niveau législatif. Comme l'a indiqué le Gouvernement en séance publique à l'Assemblée nationale par l'intermédiaire de la ministre des affaires sociales et de la santé, les dispositions du présent article « n'apportent rien au droit, tel qu'il peut se décliner : aucune sécurité juridique (...) car tout relève du domaine réglementaire ».
Compte tenu de ces considérations, votre commission a adopté un amendement des rapporteurs tendant à supprimer l'article 7 bis ( amendement COM-349 ).
Votre commission a supprimé cet article.
Article 7 ter [nouveau]
(art. L. 1221-5 et L. 1271-2 du
code de la santé publique)
Suppression de la contre-indication
permanente au don du sang
applicable aux personnes majeures
protégées
Objet : Cet article, inséré par votre commission, abroge la contre-indication permanente au don du sang applicable aux personnes majeures protégées.
Cet article additionnel a été inséré par votre commission à l'initiative de la commission des lois, saisie pour avis ( amendement COM-51 ).
Il vise à lever l'interdiction permanente au don du sang dont les personnes majeures protégées font l'objet en vertu de l'article L. 1221-5 du code de la santé publique.
Dans sa rédaction actuelle, cet article dispose qu' « aucun prélèvement de sang ou de ses composantes en vue d'une utilisation thérapeutique pour autrui ne peut avoir lieu sur une personne mineure ou sur une personne majeure faisant l'objet d'une mesure de protection légale . »
Le présent article modifie cette disposition en supprimant les mots « ou sur une personne majeure faisant l'objet d'une mesure de protection légale ».
Il opère par ailleurs des coordinations, en particulier avec l'article L. 1271-2 du même code, qui sanctionne le non-respect de l'interdiction prévue à l'article L. 1221-5, pour la personne qui prélève ou tente de prélever du sang, de cinq ans d'emprisonnement et 150 000 euros d'amende.
Votre commission rappelle qu'il revient au médecin, préalablement au prélèvement, de vérifier l'aptitude et la volonté de la personne à donner son sang.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 8
(art. L. 3411-3, L. 3411-6 à L. 3411-9
[nouveaux],
et L. 3121-3 à L. 3121-5 du code de la santé
publique)
Politique de réduction des risques et des dommages
Objet : Cet article propose une redéfinition de la politique de réduction des risques et des dommages pour les usagers de drogue.
I - Le dispositif proposé
Mise en oeuvre dès les années 1980 sur le fondement de dispositions réglementaires, la politique de réduction des risques a enregistré des résultats inégaux. L'importante baisse de la transmission du VIH parmi les usagers de drogues au cours des dernières décennies apparaît comme l'un de ses incontestables succès. De nombreux progrès restent néanmoins à réaliser, comme l'illustre par exemple le maintien à des niveaux élevés de la prévalence de l'infection par le virus de l'hépatite C.
Les dispositions aujourd'hui applicables sont issues de la loi du 9 août 2004, relative à la politique de santé publique, et codifiées aux articles L. 3121-3 à L. 3121-5 du code de la santé publique. Elles ont permis de consacrer dans la loi les centres d'accueil et d'accompagnement à la réduction des risques chez les usagers de drogues (Caarud) et de faire coexister les dispositifs de réduction des risques avec les interdictions générales frappant l'usage et la détention de produits stupéfiants.
|
La définition actuelle de la politique de
réduction des risques
L'article L. 3121-3 dispose que la définition de la politique de réduction des risques en direction des usagers de drogues relève de l'État. L'article L. 3121-4 précise que cette politique « vise à prévenir la transmission des infections, la mortalité par surdose par injection de drogue intraveineuse et les dommages sociaux et psychologiques liés à la toxicomanie par des substances classées comme stupéfiants ». Enfin, l'article L. 3121-5 prévoit que les Caarud concourent à cette politique aux côtés des autres dispositifs et que leurs missions sont définies par décret en Conseil d'État. Leurs dépenses sont prises en charge par l'État, sans préjudice d'autres participations, notamment des collectivités territoriales. Il précise que les personnes accueillies dans ces centres bénéficient d'une prise en charge anonyme et gratuite. |
Le présent article entend préciser la définition de la politique de réduction des risques, en cohérence avec les orientations retenues dans le cadre du plan de lutte contre les drogues et les conduites addictives pour les années 2013 à 2017 dont plusieurs dispositifs visent à améliorer la prise en charge des usagers, avec par exemple l'expérimentation de programmes d'échanges de seringues ou l'expérimentation de salles de consommation à moindre risque (prévue à l'article 9 du présent projet de loi).
Le 8 octobre 2013, le Conseil d'État a en effet rendu un avis jugeant que, dans sa rédaction actuelle, le code de la santé publique n'offrait pas une base légale suffisamment précise pour autoriser l'ouverture d'une salle de consommation à moindre risque compte tenu des dispositions en vigueur prohibant l'usage de stupéfiants.
Le présent article abroge l'article L. 3121-4 dont les dispositions sont remplacées par un article L. 3411-7 nouveau composé de quatre paragraphes.
Le paragraphe I définit la politique de réduction des risques et des dommages en direction des usagers de drogue en des termes plus larges que ceux employés aujourd'hui. Elle « vise à prévenir les dommages sanitaires, psychologiques et sociaux, la transmission des infections et la mortalité par surdose liés à la consommation de substances psychoactives ou classées comme stupéfiants » ( alinéa 5 ).
Le paragraphe II énumère ses domaines d'action :
délivrer des informations sur les risques et les dommages (alinéa 7) ;
orienter les usagers de drogue vers les services sociaux et les services de soins généraux ou de soins spécialisés (alinéa 8) ;
promouvoir et distribuer des matériels et produits de santé destinés à la réduction des risques (alinéa 9) ;
promouvoir et superviser les comportements, les gestes et les procédures de prévention des risques. Il est précisé que cette supervision ne comporte aucune participation active aux gestes de consommation (alinéa 10) ;
participer à l'analyse, à la veille et à l'information, à destination des pouvoirs publics et des usagers, sur la composition, sur les usages en matière de transformation et de consommation et sur la dangerosité des substances consommées (alinéa 11).
Le paragraphe II bis précise que, dans le cadre de ses missions de réduction des risques et des dommages, le professionnel bénéficie de la protection mentionnée à l'article 122-4 du code pénal, c'est-à-dire de l'absence de responsabilité pénale de la personne qui accomplit un acte prescrit ou autorisé par des dispositions législatives ou réglementaires.
Le paragraphe III dispose que la politique de réduction des risques et des dommages « s'applique également aux personnes détenues , selon des modalités adaptées au milieu carcéral ».
Les alinéas 22 et 23 créent un article L. 3411-9 nouveau qui prévoit que, sauf dispositions contraires, les modalités d'application sont déterminées par décret en Conseil d'État.
Les autres alinéas du présent article sont des dispositions de coordination, les articles applicables à la réduction des risques et des dommages, actuellement codifiés dans la troisième partie du code de la santé publique, dans le livre premier relatif à la lutte contre les maladies transmissibles et dans son titre II relatif aux infections sexuellement transmissibles, étant transférés dans de nouveaux articles L. 3411-6 à 3411-9, dans la même partie du code mais dans son livre IV relatif à la lutte contre la toxicomanie et au sein d'un chapitre dédié (chapitre I bis nouveau, intitulé « Réduction des risques et des dommages »).
II - La position de la commission
Votre commission a adopté plusieurs amendements visant à préciser le dispositif proposé au présent article.
Suivant la proposition de Gilbert Barbier, elle a jugé utile de modifier la définition de la politique de réduction des risques et des dommages prévue à l'alinéa 5 afin d'y inclure un objectif thérapeutique et d'insister sur la nécessité d'adapter le parcours de soins à chaque usager ( amendement COM-155 ). Cette politique est désormais définie comme visant à « prévenir les dommages sanitaires, médicaux, psychologiques et sociaux, la transmission des infections, les risques de morbi-mortalité par surdose ou mésusage liés à la consommation de substances psychoactives ou classées comme stupéfiants, à orienter les usagers vers un parcours de soins tout en faisant face à la diversité des publics consommateurs, à l'évolution des modes de consommation et des produits consommés ».
Votre commission a en outre complété
l'alinéa 10
en adoptant trois amendements identiques
présentés par nos collègues François Commeinhes
(
amendement COM-162
), Aline Archimbaud et les membres du
groupe écologiste (
amendement COM-235
), et Michel Amiel
(
amendement
COM-298
). Il est désormais
précisé que la supervision concerne les procédures de
consommation, de prévention des risques et les actions à
visée éducative et thérapeutique afin de favoriser la
prise de conscience des usagers à l'égard des pratiques à
risque.
Enfin, votre commission juge indispensable de développer les dispositifs de réduction des risques et des dommages dans le milieu carcéral, en particulier les programmes d'échanges de seringues. La prévalence du VIH et de l'hépatite C y est en effet très supérieure à celle de la population générale. Elle a donc adopté un amendement de Daniel Chasseing qui modifie l'alinéa 8 pour prévoir l'application de cette politique aux personnes détenues ( amendement COM-119 ).
Votre commission a adopté cet article ainsi modifié.
Article 8 bis A [nouveau]
(art. L. 3421-1, L. 3421-1-1
[nouveau],
L. 3421-2 et L. 3421-4 du code de la santé
publique)
Création d'une peine d'amende pour tout premier usage
illicite
d'une substance stupéfiante
Objet : Cet article, inséré par votre commission, vise à sanctionner d'une peine d'amende prévue pour les contraventions de troisième classe tout premier usage illicite d'un produit stupéfiant.
Le présent article additionnel a été inséré par votre commission sur proposition de notre collègue Gilbert Barbier et de plusieurs membres du groupe RDSE ( amendement COM-13 ).
Il entend renforcer la modulation des sanctions applicables en cas d'usage de drogue, en créant une peine d'amende prévue pour les contraventions de la troisième classe pour sanctionner le premier usage illicite d'une substance ou plante classées parmi les stupéfiants.
Il reprend ainsi le texte de la proposition de loi de Gilbert Barbier et plusieurs de ses collègues, déposé au Sénat le 25 octobre 2011, adoptée par la commission des lois sur le rapport de Jacques Mézard le 30 novembre suivant, et adoptée par le Sénat le 7 décembre de la même année 22 ( * ) .
En l'état actuel du droit, l'article L. 3421-1 du code de la santé publique punit l'usage illicite de l'une des substances ou plantes classées comme stupéfiants d'un an d'emprisonnement et de 3 750 euros d'amende. L'article L. 3421-2 prévoit la possibilité pour les tribunaux d'ordonner la confiscation des substances ou plantes saisies.
Partant du constat que la réponse pénale actuelle apparaît peu effective pour décourager le primo-consommateur, le paragraphe I du présent article complète l'article L. 3421-1 précité en prévoyant que « la première infraction constatée est punie de l'amende prévue pour les contraventions de la troisième classe ».
Cette modulation ne s'applique pas lorsque les faits ont été commis dans l'exercice ou à l'occasion de l'exercice de ses fonctions par une personne dépositaire de l'autorité publique ou chargée d'une mission de service public, ou par le personnel d'une entreprise de transport terrestre, maritime aérien, de marchandises ou de voyageurs exerçant des fonctions mettant en cause la sécurité du transport (alinéa 3 de l'article L. 3421-4). Dans ce cas en effet, le droit actuel, qui prévoit une peine de cinq d'emprisonnement et de 75 000 euros d'amende, continue de s'appliquer.
Le paragraphe II crée un article L. 3421-1-1 nouveau qui dispose que « la contravention est accompagnée des coordonnées des centres spécialisés de soins aux toxicomanes les plus proches ».
Le paragraphe V prévoit l'information du conseil communal ou intercommunal de sécurité et de prévention de la délinquance sur le nombre d'infractions constatées pour le premier usage de stupéfiants.
Les autres dispositions du présent article opèrent des coordinations.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 8 bis
(art. L. 3411-5-1 [nouveau] du code de la
santé publique)
Définition des missions des centres de soins,
d'accompagnement et de prévention en addictologie
Objet : Cet article, inséré par l'Assemblée nationale, entend définir dans la loi le rôle des centres de soins, d'accompagnement et de prévention en addictologie (Csapa) et rendre obligatoire leur mission de prévention.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative, d'une part, de la présidente Catherine Lemorton, d'autre part, de notre collègue députée Bernadette Laclais, avec l'avis favorable de la commission et du Gouvernement.
Il vise à détailler dans la loi les missions des centres de soins, d'accompagnement et de prévention en addictologie (Csapa) en rendant obligatoire leur intervention en matière de prévention.
Les Csapa regroupent depuis 2011 les centres spécialisés de soins aux toxicomanes (CSST) et les centres de cure ambulatoire en alcoologie (CCAA). Leur vocation est d'assurer, dans une approche pluridisciplinaire, des actions de soins et de prévention pour les personnes atteintes d'une addiction à un produit licite ou illicite.
De statut associatif ou hospitalier, ils sont soumis aux obligations de la loi du 2 janvier 2002 rénovant l'action sociale et médico-sociale, c'est-à-dire à un régime d'autorisation et à des dispositions garantissant les droits des usagers (9° de l'article L. 312-1 du code de l'action sociale et des familles).
D'après les données de l'Igas, 419 Csapa en ambulatoire étaient recensés en 2010, dont 60 % de statut associatif et 40 % gérés par une entité publique, hospitalière sauf exception. Un peu plus de la moitié d'entre eux étaient spécialisés dans le traitement de l'addiction à l'alcool 23 ( * ) .
Les Csapa sont mentionnés à trois reprises dans la partie législative du code de la santé publique :
- dans le chapitre relatif à la prévention de l'alcoolisme 24 ( * ) , l'article L. 3311-1 précise qu'ils « assurent notamment des soins ambulatoires et des actions d'accompagnement social et de réinsertion en faveur des personnes présentant une consommation d'alcool à risque ou atteintes de dépendance alcoolique ainsi qu'en faveur de leur famille » ;
- dans le chapitre relatif aux dispositions générales en matière de prise en charge sanitaire des toxicomanes, l'article L. 3411-2 dispose que les dépenses médico-sociales des Csapa ne sont pas prises en charge par l'Etat ;
- dans ce même chapitre, l'article L. 3411-5 prévoit que ces centres « peuvent délivrer les médicaments correspondant strictement à leurs missions, dans des conditions fixées par décret ».
Les missions des Csapa ne sont détaillées que dans la partie réglementaire du code de la santé publique, qui opère une distinction entre leurs actions obligatoires et celles facultatives 25 ( * ) .
|
Les missions des Csapa selon la réglementation en vigueur L'article D. 3411-1 du code de la santé publique prévoit que les Csapa « assurent, pour les personnes ayant une consommation à risque, un usage nocif ou présentant une dépendance aux substances psychoactives ainsi que pour leur entourage : 1° L'accueil, l'information, l'évaluation médicale, psychologique et sociale et l'orientation de la personne ou de son entourage ; Dans ce cadre, ils peuvent mettre en place des consultations de proximité en vue d'assurer le repérage précoce des usages nocifs. 2° La réduction des risques associés à la consommation de substances psychoactives ; 3° La prise en charge médicale, psychologique, sociale et éducative. Elle comprend le diagnostic, les prestations de soins, l'accès aux droits sociaux et l'aide à l'insertion ou à la réinsertion. Les centres assurent le sevrage et son accompagnement, la prescription et le suivi des traitements médicamenteux, dont les traitements de substitution aux opiacés. Ils peuvent également prendre en charge des personnes présentant des addictions sans substances. » Ils assurent soit des prestations ambulatoires, soit des prestations en hébergement individuel ou collectif, soit ces deux prestations (article D. 3411-3). L'article D. 3411-7 prévoit leur participation dispositif de recueil d'information et de veille permettant de mieux connaître les besoins des personnes en matière de prise en charge. Enfin, l'article D. 3411-8 dispose qu'ils « peuvent participer à des actions de prévention, de formation, de recherche en matière de pratiques addictives. Ils peuvent également les mettre en oeuvre. Lorsque ces actions sont organisées par des personnes morales, celles-ci rémunèrent l'intervention du centre . » |
En l'état actuel du droit, la prévention relève ainsi des missions facultatives des Csapa.
L'activité des Csapa en matière de prévention est par conséquent empreinte d'une grande hétérogénéité, renforcée par les modalités de financement particulières de ces structures. La mise en oeuvre de leurs missions obligatoires est en effet financée par la branche maladie du régime général de la sécurité sociale dans le cadre d'un sous-objectif spécifique de l'Ondam (article L. 314-8 du code de l'action sociale et des familles). Les actions de prévention, de formation et de recherche font quant à elles l'objet d'un budget propre pour les associations et d'un budget annexe autre que celui des Csapa pour les établissements publics lorsque les produits affectés au titre de ces activités dépassent un certain seuil. En d'autres termes, la prévention ne bénéficie d'aucun financement de la Cnam, quelle qu'en soit l'origine (Ondam ou fonds national de prévention, d'éducation et d'information sanitaire).
Or les Csapa sont généralement de petites structures, très dépendantes des moyens qui leur sont alloués tandis que la nécessité de renforcer leur activité de prévention a été soulignée à plusieurs occasions. Comme l'indique l'Igas dans le rapport précité, « les enjeux sont importants et concernent de nombreux publics différents. Face à ces besoins, les établissements sont fréquemment sollicités - bien que leurs moyens soient limités - du fait de leurs compétences spécifiques en matière d'addiction. Ils interviennent aujourd'hui de façon dispersée en faisant appel à des financements dont la reconduction n'est pas assurée. » Dans ces conditions, l'Igas estime notamment nécessaire de recentrer l'activité de prévention sur les jeunes dans le cadre des « consultations jeunes consommateurs » mises en place à compter de 2004 pour les publics les plus jeunes 26 ( * ) .
Dans ce contexte, l'article 8 bis du projet de loi vise à faire de la prévention une mission obligatoire des Csapa en vertu de la loi. Il crée un article L. 3411-5-1 nouveau qui assigne aux Csapa la tâche d'assurer « obligatoirement des missions d'accompagnement médico-psycho-social, de soins, de réduction des risques et des dommages et de prévention individuelle et collective ».
II - La position de la commission
Votre commission est convaincue qu'il convient de renforcer la mission de prévention des Csapa qui disposent d'une expertise multidisciplinaire, reconnue et de proximité en matière d'addiction. La question des évolutions à apporter aux missions obligatoires des Csapa ne pourra cependant s'exonérer d'une réflexion plus approfondie sur le rôle des financeurs publics et la possibilité de faire financer la mission de prévention par la caisse nationale d'assurance maladie des travailleurs salariés (Cnam). Votre commission sera donc attentive aux évolutions financières nécessairement appelées par ce changement.
A l'initiative des rapporteurs, votre commission a adopté un amendement rédactionnel ( amendement COM-350 ). L'article 8 bis précise désormais que les Csapa « assurent, pour les personnes ayant une consommation à risque, un usage nocif ou présentant une dépendance aux substances psychoactives ainsi que pour leur entourage, des missions de prise en charge médicale, psychologique, sociale et éducative et de réduction des risques. Ils assurent également une mission de prévention des pratiques addictives. »
Votre commission a adopté cet article ainsi modifié.
Article 9
Expérimentation de salles de consommation
à moindre risque
Objet : Cet article définit les conditions dans lesquelles des salles de consommation à moindre risque pour les usagers de drogues peuvent être expérimentées et précise les règles d'évaluation de cette expérimentation.
I - Le dispositif proposé
Le présent article autorise l'expérimentation de salles de consommation à moindre risque, c'est-à-dire d'espaces gérés par les personnels des centres d'accueil et d'accompagnement à la réduction des risques chez les usagers de drogue (Caarud) et dans lesquels la consommation de substances, dont l'usage est en principe interdit, est autorisé sous la supervision d'une équipe pluridisciplinaire.
Il comporte cinq paragraphes.
Le paragraphe I prévoit que des Caarud, désignés par arrêté du ministre chargé de la santé après avis du directeur général de l'agence régionale de la santé (ARS) concernée, sont autorisés à ouvrir à titre expérimental une salle de consommation à moindre risque dans des espaces distincts des locaux habituels d'intervention des professionnels et d'accueil des usagers de drogues. Les centres seront soumis à un cahier des charges national arrêté par le même ministre.
L'expérimentation est d'une durée maximale de six ans à compter de la date d'ouverture de la première salle.
Selon les informations communiquées par le Gouvernement, celui-ci envisage l'ouverture de trois salles au total.
Le paragraphe II en réserve la fréquentation aux personnes majeures usagers de substances psychoactives ou classées comme stupéfiants « qui souhaitent bénéficier de conseils en réduction de risques dans le cadre d'usages supervisés ». Les produits consommés doivent être apportés par l'usager lui-même et être destinés à sa consommation personnelle . La consommation a lieu sur place dans les conditions définies par le cahier des charges national précité et « sous la supervision d'une équipe pluridisciplinaire comprenant des professionnels de santé et du secteur médico-social , également chargée de faciliter leur accès aux soins . »
Il est précisé que les infractions pour usage illicite et détention illicite de stupéfiants ne seront pas applicables à la personne qui détient pour son seul usage personnel et consomme des stupéfiants à l'intérieur de ces salles. De même, les professionnels de l'équipe pluridisciplinaire ne peuvent être poursuivis pour complicité d'usage illicite de stupéfiants et pour facilitation de l'usage illicite de stupéfiants.
Le paragraphe III assigne aux Caarud la mission d'adresser chaque année au directeur général de l'ARS concernée, au maire de leur commune d'implantation et au ministre chargé de la santé, un rapport sur le déroulement de l'expérimentation .
Le paragraphe IV prévoit que, dans un délai de six mois avant le terme de l'expérimentation, le Gouvernement adresse au Parlement un rapport d'évaluation de l'expérimentation , « portant notamment sur son impact sur la santé publique et sur la réduction des nuisances dans l'espace public ».
Le paragraphe V dispose enfin que les dispositions du code de l'action sociale et des familles relatives à l'autorisation, par le département, des établissements sociaux et médico-sociaux, ne sont pas applicables aux projets de mise en place des salles de consommation à moindre risque.
II - La position de la commission
A l'occasion des auditions qu'ils ont menées et de leurs échanges avec les professionnels d'addictologie, vos rapporteurs ont pu mesurer l'intérêt qui s'attache à l'expérimentation de ce dispositif. Celui-ci est en effet de nature à permettre l'entrée des usagers de drogue dans une démarche non seulement de réduction des risques et des dommages mais également thérapeutique.
Votre commission a adopté cet article sans modification.
Article 9 bis
(art. 51 de la loi n° 2009-1436 du 24
novembre 2009 pénitentiaire)
Santé en prison
Objet : Cet article, inséré par l'Assemblée nationale, tend à compléter le bilan de santé proposé aux personnes détenues et à mettre en place une expérimentation pour prévoir un bilan dentaire.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue député Gérard Sebaoun, adopté par l'Assemblée nationale en séance publique, tend à compléter l'article 51 de la loi pénitentiaire relatif au bilan de santé proposé à la personne détenue lors de son incarcération. Il se compose de deux points.
Le 1° tend à compléter la liste des consommations de produits pour lesquels un bilan est proposé en intégrant celle des médicaments psychotropes.
Le 2° tend à prévoir la mise en place à titre expérimental d'un bilan de l'état dentaire de la personne.
II - La position de la commission
Votre commission considère que les personnes détenues doivent pouvoir accéder aux soins offerts à l'ensemble de la population et que l'incarcération peut être l'occasion d'une prise en charge sanitaire qui facilite la réinsertion.
Elle regrette la faiblesse des dispositifs proposés, qui ne touchent qu'à la marge la réalité des enjeux sanitaires en prison. En effet, des soins dentaires sont déjà proposés dans les établissements pénitentiaires qui bénéficient des vacations d'un dentiste et le bilan dentaire existe déjà. C'est sans doute cette considération qui a permis l'examen et l'adoption de cet article qui n'a pas été déclaré irrecevable au regard de l'article 40 de la Constitution, lequel interdit à l'initiative parlementaire de mettre en place des expérimentations dès lors qu'elles ont un coût. Il faut donc voir dans cette disposition un appel au Gouvernement à généraliser l'offre de soins dentaires en prison.
Votre commission aurait pour sa part pu envisager d'autres mesures réclamées par les soignants si l'article 40 ne s'y opposait pas, notamment la mise en place de programmes de réduction des risques en milieu carcéral. Ne pouvant procéder à ces compléments, votre commission a néanmoins souhaité marquer la spécificité de la relation entre le médecin et le malade détenu qui repose plus encore qu'ailleurs sur l'établissement d'une relation de confiance. A l'initiative de ses rapporteurs elle a donc prévu que, par dérogation aux dispositions prévues pour le dossier médical partagé, les personnels soignants en prison ne peuvent partager des informations avec des non-soignants. Seule la personne détenue sera susceptible de demander les informations contenues dans son dossier médical et de les transmettre aux personnes de son choix ( amendement COM-351 ).
Votre commission a adopté cet article ainsi modifié.
CHAPITRE IV
INFORMER ET
PROTÉGER LES POPULATIONS
FACE AUX RISQUES SANITAIRES
LIÉS
À L'ENVIRONNEMENT
Article 10
(art. L. 221-1, L. 221-6 et L. 222-1 du code de
l'environnement)
Information sur la pollution de l'air
Objet : Cet article tend à compléter le dispositif actuel de surveillance de la qualité de l'air pour prévoir un objectif de réduction des particules atmosphérique et l'information du public.
I - Le dispositif proposé
Cet article se compose de trois parties.
Le 1° tend à compléter l'article L. 221-1 du code de l'environnement relatif aux normes de qualité de l'air pour prévoir :
d'une part, un objectif pluriannuel de diminution moyenne des particules atmosphériques. Cet objectif est fixé par un arrêté conjoint des ministres en charge de l'écologie et de la santé pris après avis de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) ;
d'autre part, pour donner un statut au système de surveillance des pollens et des moisissures de l'air extérieur, en prévoyant qu'il est assuré par des organismes désignés par arrêté des ministres en charge de l'environnement et de la santé.
Le 2° propose de compléter l'article L. 221-6 du code de l'environnement pour prévoir une publication périodique des études épidémiologiques et des résultats d'études sur l'environnement liés aux rayonnements ionisants par l'Institut de radioprotection et de sûreté nucléaire (IRSN) et l'Institut de veille sanitaire (InVS).
Il entend également faire figurer dans le rapport annuel publié par l'Etat sur la qualité de l'air et, notamment, ses effets sur la santé et l'environnement, une prise en compte des risques qui résultent de ces impacts.
Enfin il complète l'article L. 221-6 par un nouvel alinéa prévoyant une information immédiate du public par l'autorité administrative compétente ou, par délégation, par les associations agrées de surveillance de la qualité de l'air, quand les normes en matière de qualité de l'air ne sont pas respectées ou risquent de ne pas l'être. Outre le non-respect avéré ou potentiel des normes, l'information doit porter sur les niveaux de concentration de polluants, les risques sur la santé et l'environnement, les conseils aux populations concernées et les dispositions arrêtées.
Le 3° procède à une coordination à l'article L. 221-1 du code de l'environnement relatif au schéma régional du climat, de l'air et de l'énergie.
II - La position de la commission
Votre commission estime nécessaire la conduite d'actions résolues dans le domaine de la qualité de l'air dont le coût exorbitant a été évalué par une commission d'enquête du Sénat. La fixation d'objectifs de réduction des particules et le fait de conforter le réseau national de surveillance aérobiologique vont dans le bon sens même si les instruments de surveillance et d'émission seront inefficaces, sans mesures concertées de réduction des émissions de polluants.
Votre commission est donc favorable à cet article sous réserve de modifications rédactionnelles adoptées à l'initiative des rapporteurs ( amendement COM-352 ).
Votre commission a adopté cet article ainsi modifié.
Article 11
(art. L. 1334-1, L. 1334-12, L. 1334-14, L.
1334-15, L. 1334-16-1 [nouveau], L. 1334-16-2 [nouveau] et L. 1334-17 du
code de la santé publique)
Renforcement de la lutte contre la
présence d'amiante
dans les immeubles bâtis
Objet : Cet article renforce la lutte contre la présence d'amiante dans les immeubles bâtis, en permettant notamment au préfet de suspendre l'accès aux locaux dont les propriétaires n'ont pas pris les mesures adéquates de détection et de gestion du risque présenté par l'amiante et de faire cesser l'exposition de la population à des fibres d'amiante générées par une activité humaine.
I - Le dispositif proposé
L'amiante, matériau naturel fibreux, a longtemps été intégrée dans la composition des matériaux de construction des immeubles bâtis, car elle présentait de nombreuses qualités en matière d'isolation thermique et phonique, de résistance mécanique et de protection contre le feu.
En raison du caractère cancérigène des fibres d'amiante, son utilisation a été totalement interdite à partir du 1 er juillet 1997. Mais des fibres d'amiante sont toujours présentes dans un grand nombre de bâtiments construits avant cette date et elles peuvent être libérées en cas d'usure anormale des matériaux et produits qui les contiennent ou lors d'interventions qui dégradent lesdits matériaux et produits (perçage, ponçage, découpe, friction...).
|
Les dangers de l'amiante pour la santé humaine Toutes les variétés d'amiante sont classées comme substances cancérogènes avérées pour l'homme par le Centre international de recherche sur le cancer (CIRC) depuis 1977. Elles sont à l'origine de cancers du poumon et de mésothéliomes (cancer de la plèvre). En 2009, le Circ a considéré que l'exposition à l'amiante pouvait également provoquer des cancers du larynx et de l'ovaire. Les pathologies non tumorales associées à l'amiante sont : - des épanchements pleuraux diffus ; - des plaques pleurales, calcifiées ou non ; - dans le cas d'empoussièrement important, habituellement d'origine professionnelle, une fibrose pulmonaire (asbestose). Selon l'étude d'impact du projet de loi, entre 4 000 et 5 000 maladies professionnelles liées à l'amiante sont reconnues chaque année, dont environ 1 000 cancers. Le montant des indemnisations versées au titre d'une exposition à l'amiante s'élève en 2013 à 900 millions d'euros pour le Fcaata (Fonds de cessation anticipée d'activité des travailleurs de l'amiante) et 115 millions d'euros pour le Fiva (Fonds d'indemnisation des victimes de l'amiante). |
•
Le renforcement des pouvoirs du préfet
dans la lutte contre la présence d'amiante dans les immeubles
bâtis
En vertu de l'article L. 1334-12-1 du code de la santé publique, les propriétaires ou, à défaut, les exploitants des immeubles bâtis ont l'obligation d'y faire rechercher la présence d'amiante.
Cette recherche d'amiante s'effectue via des repérages des matériaux contenant de l'amiante et des mesures d'empoussièrement en fibres d'amiante dans l'air.
Lorsque la présence d'amiante dans leur immeuble est constatée, les propriétaires ou exploitants doivent faire établir un diagnostic de l'état de conservation de l'amiante dans les matériaux et produits repérés et mettre en oeuvre, le cas échéant, les mesures nécessaires pour contrôler et réduire l'exposition à l'amiante (travaux, suivi de l'état des matériaux en place, etc.).
Plusieurs dispositions du code de la santé publique ont pour objet de contraindre le propriétaire ou l'exploitant récalcitrant à respecter ses obligations.
En premier lieu, celui-ci s'expose à des contraventions de troisième ou cinquième classe.
En second lieu, le préfet dispose de pouvoirs de contrainte importants, que le présent article vise à renforcer, pour que son action soit plus rapide et efficace.
Le 4° du I modifie ainsi l'article L. 1334-15 pour prévoir que le préfet peut mettre en demeure - et non plus seulement prescrire - le propriétaire ou, à défaut, l'exploitant d'un immeuble bâti de mettre en oeuvre les mesures prévues par l'article L. 1334-12-1.
En outre, le préfet pourra désormais fixer un délai contraignant lorsqu'il mettra en demeure ledit propriétaire de faire réaliser une expertise visant à déterminer les mesures nécessaires ou à vérifier que les mesures mises en oeuvre ou envisagées au titre de ces obligations sont adaptées.
Jusqu'ici, les mesures que le préfet pouvait mettre en place lui-même étaient limitées, car elles n'étaient applicables qu'en cas d'urgence, condition qui est peu opérante dans le cas de l'amiante, dont les effets néfastes pour la santé ne se manifestent qu'après de longues années.
En vertu de l'article L. 1334-16, si l'urgence était caractérisée, le préfet pouvait ainsi faire réaliser, aux frais du propriétaire ou de l'exploitant de l'immeuble concerné, les repérages et diagnostics et fixer un délai pour la réalisation des mesures conservatoires nécessaires pour faire cesser l'exposition à l'amiante. En l'absence d'exécution de ces mesures à l'expiration du délai, il pouvait alors faire procéder d'office à leur exécution aux frais du propriétaire ou de l'exploitant.
Dans sa rédaction initiale, le présent article conférait deux nouveaux pouvoirs de sanction au préfet mais en les soumettant également à une condition d'urgence. Cette condition a été supprimée par la commission des affaires sociales de l'Assemblée nationale, à l'initiative de son rapporteur Olivier Véran, afin de prendre en compte le long délai de latence entre l'exposition à l'amiante et le déclenchement d'éventuelles pathologies liées à cette exposition.
Le 5° du I du présent article insère ainsi un article L. 1334-16-1 qui prévoit - désormais sans condition d'urgence - que si, à l'expiration du délai fixé dans la mise en demeure prévue au 4°, le propriétaire ou l'exploitant de l'immeuble bâti n'a pas mis en oeuvre les mesures prescrites ou n'a pas fait réaliser l'expertise visant à déterminer les mesures nécessaires ou à les vérifier, le préfet peut, en cas de danger grave pour la santé, suspendre l'accès et l'exercice de toute activité dans les locaux concernés et prendre toutes mesures pour limiter l'accès aux locaux dans l'attente de leur mise en conformité.
Le présent article entend également lutter contre les cas où la population est susceptible d'être exposée à des fibres d'amiante en raison d'une activité humaine, comme par exemple lors d'un chantier ou en raison d'une mauvaise gestion de déchets d'amiante.
En vertu du nouvel article L. 1334-16-2 introduit par le présent article, si la population est exposée à des fibres d'amiante résultant d'une activité humaine, le préfet pourra - là encore, sans condition d'urgence mais en cas de danger grave pour la santé -, ordonner, dans des délais qu'il fixe, la mise en oeuvre des mesures propres à évaluer et à faire cesser l'exposition. Faute d'exécution par la personne responsable de l'activité émettrice, le préfet y procèdera d'office aux frais de celle-ci. La créance publique en résultant sera recouvrée comme en matière de contributions directes.
•
L'amélioration de la transmission
d'information sur la présence d'amiante dans les immeubles bâtis
aux autorités administratives
Le 3° du I du présent article propose une nouvelle rédaction de l'article L. 1334-14 pour prévoir que les organismes qui réalisent les repérages et les opérations de contrôle de l'amiante à la demande des propriétaires ou exploitants des immeubles bâtis doivent communiquer aux ministres chargés de la santé et de la construction et au préfet les informations nécessaires à l'observation de l'état du parc immobilier et les informations nécessaires à la gestion des risques.
Jusqu'à présent, cette obligation d'information des autorités administratives était limitée au seul préfet du département et n'incluait pas les informations nécessaires à la gestion des risques présentés par la présence d'amiante.
L'objectif est donc bien, d'une part, de pouvoir bénéficier d'une observation de l'état du parc immobilier à l'échelle nationale, et non pas seulement départementale, et, d'autre part, de disposer de l'ensemble des informations nécessaires à la gestion des risques, et pas uniquement de celles relatives à l'état du parc immobilier.
L'article L. 1334-17 prévoit qu'un décret en Conseil d'État détermine les conditions d'application de la section 2 du chapitre IV du titre III du livre III de la première partie du code de la santé publique intitulée « Lutte contre la présence d'amiante ». Parmi les mesures dont ce décret doit prévoir l'application, figureront, en vertu du 6° du I du présent article, les conditions dans lesquelles les organismes réalisant les repérages et les opérations de contrôle communiquent :
- aux ministres chargés de la santé et de la construction et au préfet les informations nécessaires à l'observation de l'état du parc immobilier et les informations nécessaires à la gestion des risques liés à la présence d'amiante dans les immeubles bâtis ;
- au directeur général de l'agence régionale de santé, sur sa demande, les informations nécessaires à l'exercice de ses missions.
•
Information du public sur les lieux de stockage
des déchets d'amiante
Le II du présent article est issu d'un amendement présenté par MM. Christian Hutin et Jean-Luc Laurent et adopté par l'Assemblée nationale en séance publique avec un avis favorable de la commission et du Gouvernement. Il vise à rendre publics les lieux de stockage des différents types de déchets d'amiante.
Il existe en effet deux grands types de déchets d'amiante :
- les déchets d'amiante « liés » à des matériaux inertes ayant conservé leur intégrité et les déchets de terres amiantifères : si ces déchets sont des déchets dangereux, ils présentent des risques faibles pour l'environnement et la santé humaine tant qu'ils conservent leur intégrité et peuvent de ce fait être éliminés dans des installations de stockage de déchets non dangereux ;
- les autres déchets d'amiante, qui sont les plus dangereux pour l'homme et pour l'environnement, en raison de leur caractère volatil : leurs filières d'élimination sont celles des déchets dangereux, c'est à dire la vitrification (torche à plasma) ou l'élimination en installation de stockage de déchets dangereux. Cette dernière solution est généralement privilégiée du fait de son moindre coût. Ces installations sont des installations classées, dont le contrôle relève de la compétence de l'Etat.
Afin que les particuliers, qui peuvent être amenées à manipuler des déchets amiantés, disposent d'une meilleur information sur les lieux où ils peuvent stocker ces déchets selon la catégorie à laquelle ils appartiennent, le II du présent article prévoit que les ministères concernés rendent publiques :
- la liste des installations de stockage de déchets dangereux ;
- la liste des installations de stockage de déchets non dangereux pouvant recueillir les déchets d'amiante liés à des matériaux inertes dont l'intégrité est maintenue ainsi que les déchets naturels de terrains amiantifères.
Le III du présent article est issu d'un amendement déposé par notre collègue député Jean-Louis Roumegas et les membres du groupe écologiste, adopté par l'Assemblée nationale avec l'avis favorable de la commission et du Gouvernement.
Il prévoit que la liste des centres de valorisation et d'apport des déchets encombrants (CVAE, ex-déchetteries) par département pouvant recueillir des déchets amiantés ainsi que les informations disponibles sur la collecte de ces déchets auprès des particuliers sont rendues publiques sous un format réutilisable.
Il s'agit de faire en sorte que les particuliers déposent leurs déchets amiantés dans les CVAE qui sont équipés à cette fin et non dans des CVAE qui ne peuvent recueillir des déchets amiantés au risque de mettre en danger la santé des particuliers et des personnes qui y travaillent.
Enfin, il convient de noter que le 1° bis du présent article, inséré par la commission des affaires sociales à l'initiative du rapporteur, de notre ancienne collègue députée Martine Pinville et des membres du groupe RRDP modifie l'article L. 1334-1 consacré à la lutte contre la présence de plomb afin de l'enrichir et d'en préciser la rédaction pour prévoir que, dans le cas où l'enquête sur l'environnement d'un mineur met en évidence la présence d'une source d'exposition au plomb susceptible d'être à l'origine de son intoxication (saturnisme), le directeur général de l'agence régionale de santé prend toutes mesures nécessaires à l'information des professionnels de santé concernés, des familles mais aussi, le cas échéant, des femmes enceintes. Il incite les parents ou - pour parer à toutes les éventualités - les titulaires de l'autorité parentale d'enfants mineurs à adresser ces derniers en consultation auprès d'un médecin.
II - La position de la commission
La commission des affaires sociales du Sénat a depuis longtemps placé la lutte contre l'amiante parmi ses priorités, comme en attestent la mission d'information conduite sur ce sujet en 2005 puis la mission de suivi de cette première mission d'information qui a donné lieu au rapport « Amiante : des enjeux toujours actuels, relever le défi du désamiantage » présenté l'an dernier par plusieurs de nos collègues.
Permettre au préfet de suspendre l'accès aux locaux dont les propriétaires n'ont pas pris les mesures adéquates de détection et de gestion du risque présenté par l'amiante et de faire cesser l'exposition de la population à des fibres d'amiante générées par une activité humaine sont des mesures importantes qui permettront aux autorités publiques de lutter plus efficacement contre la présence d'amiante dans les immeubles bâtis, sans laisser cette question au seul bon vouloir de leurs exploitants ou propriétaires.
Il est également souhaitable de renforcer l'information des particuliers sur les lieux de stockage des déchets d'amiante.
A l'initiative de vos rapporteurs, votre commission a adopté un amendement rédactionnel à cet article ( amendement COM-353 ).
Votre commission a adopté cet article ainsi modifié.
Article 11 bis A
(art. L. 221-7 et L. 227-1 du code de
l'environnement)
Lutte contre la pollution de l'air intérieur
Objet : Cet article, inséré par l'Assemblée nationale, tend à mettre en place des valeurs guides pour la qualité de l'air intérieur et des niveaux de référence pour le radon.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue députée Dominique Orliac, adopté par l'Assemblée nationale en séance publique, se compose de deux parties.
Le 1° prévoit la définition de valeurs-guides pour l'air intérieur, fixées par décret en Conseil d'Etat après avis de l'Anses. Cette disposition donne un statut légal et une valeur réglementaire aux valeurs-guides de l'air intérieur (VGAI) élaborées par l'Anses et ses prédécesseurs depuis 2004, publiées en 2007 et actualisées en 2011. Onze polluants d'intérêt de l'air intérieur ont fait l'objet d'une expertise de l'Anses sur les VGAI.
Il prévoit également la détermination de niveaux de référence pour le radon, définis par décret en Conseil d'Etat après avis de l'Autorité de sûreté nucléaire. La notion de « niveaux de référence » est celle utilisée par l'institut de radioprotection et de sûreté nucléaire (IRSN), organisme d'expertise dans le domaine de la sûreté nucléaire.
Il est précisé que ces valeurs-guides et normes sont fixées en conformité avec celles de l'Union européenne et, le cas échéant, de l'OMS. Elles doivent être réévaluées régulièrement en fonction de l'évolution des connaissances.
Le 2° propose l'insertion d'un nouvel article L. 227-1 pour préciser que seul le radon d'origine géologique et ses descendants sont concernés par les dispositions contenues dans le titre du code de l'environnement relatif à l'air et à l'atmosphère.
II - La position de la commission
Votre commission estime intéressant de donner une valeur légale aux normes élaborées par l'Anses et l'Autorité de sûreté nucléaire. Elle rappelle que l'Anses a évalué le coût de la pollution de l'air intérieur à 19 milliards d'euros par an. Elle souligne néanmoins la nécessité d'accompagner les communes dans la mesure de qualité de l'air intérieur et dans les mesures à prendre pour respecter les normes définies.
Votre commission a adopté cet article sans modification.
Article 11 bis B
(art. L. 1313-1, L. 1313-3-1, L. 1313-5
et L. 1313-6-1 du code de la santé publique)
Compétence de
l'agence nationale de sécurité sanitaire de l'alimentation, de
l'environnement et du travail pour l'autorisation
de mise sur le
marché des produits biocides
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que l'Anses participe à la protection de l'environnement et autorise la mise sur le marché des produits biocides.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par le Gouvernement et adopté par l'Assemblée nationale en séance publique.
Il modifie les dispositions du chapitre III du titre I er du livre III de la première partie du code de la santé publique, consacrées à l'agence nationale chargée de la sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses).
L'Anses devra désormais contribuer à la protection de l'environnement
Établissement public administratif de l'État, l'Anses est principalement chargée, en vertu de l'article L. 1313-1 du code de la santé publique, de contribuer à assurer la sécurité sanitaire humaine dans les domaines de l'environnement, du travail et de l'alimentation, en mettant en oeuvre une expertise scientifique indépendante et pluraliste.
Elle contribue également à assurer la protection de la santé et du bien-être des animaux, la protection de la santé des végétaux ainsi que l'évaluation des propriétés nutritionnelles et fonctionnelles des aliments.
Le présent article lui confie une nouvelle mission, en étroite relation avec ses missions précédentes : l'Anses devra contribuer à la protection de l'environnement en évaluant l'impact des produits réglementés sur les milieux, la faune et la flore.
Ces produits réglementés sont notamment les produits phytopharmaceutiques, les produits biocides, les matières fertilisantes ou bien encore les supports de culture, dont l'Anses est chargée de l'évaluation et dont elle devra désormais également autoriser la mise sur le marché.
|
Quelques définitions Produits phytopharmaceutiques : préparations destinées à protéger les végétaux et les produits de culture ; Matières fertilisantes : produits destinés à assurer ou à améliorer la nutrition des végétaux, ainsi que les propriétés des sols ; Supports de culture : produits destinés à servir de milieu de culture à certains végétaux. Source : Anses |
L'Anses autorisera la mise sur le marché des produits biocides
Les produits biocides
Les biocides sont des produits destinés à détruire ou rendre inoffensifs les organismes nuisibles, par une action chimique ou biologique.
Ils contiennent des substances actives qui sont susceptibles de présenter un risque pour l'homme, les animaux et l'environnement. De ce fait, ils font l'objet d'une réglementation très rigoureuse, de procédures d'évaluation précises et d'un régime d'autorisation de mise sur le marché spécifique.
|
Source : Ministère de l'écologie et du développement durable et de l'énergie |
Les procédures d'autorisation de mise sur le marché des produits biocides actuellement en vigueur
La commercialisation et l'utilisation des produits biocides sont encadrées par le règlement européen (UE) n° 528/2012 du Parlement européen et du Conseil du 22 mai 2012 concernant la mise à disposition sur le marché et l'utilisation des produits biocides.
Toute mise à disposition sur le marché d'un produit biocide s'effectue en plusieurs étapes :
- une évaluation des substances actives biocides aboutissant, si la substance active remplit les critères réglementaires, à un règlement d'approbation de la Commission européenne qui établit une liste des substances actives approuvées au niveau européen ;
- une évaluation des produits contenant les substances biocides approuvées, qui peut déboucher sur une autorisation de mise sur le marché valable seulement dans le pays qui a délivré la décision d'autorisation ou valable dans l'ensemble des pays de l'Union européenne.
En France, l'autorisation de mise sur le marché se déroulait jusqu'ici en deux temps :
- une évaluation du produit biocide réalisée par l'Anses. En vertu du décret n° 2004-187 du 26 février 2004, l'Anses est chargée, via sa direction des produits réglementés, de coordonner au niveau national l'évaluation des dangers, des risques et de l'efficacité des substances actives et des produits biocides dont les dossiers ont été soumis en France. Dans ce cadre, l'agence est amenée à formuler des avis adressés au ministère de l'écologie, du développement durable et de l'énergie ;
- une autorisation de mise sur le marché proprement dite délivrée par la direction générale de la prévention des risques (DGPR) du ministère de l'écologie, du développement durable et de l'énergie, sur la base de l'évaluation réalisée par l'Anses.
Cette organisation duale, très minoritaire en Europe, apparaît relativement peu fonctionnelle par rapport à un système intégré permettant que l'évaluation et l'autorisation de mise sur le marché soient réalisées par le même opérateur.
Le rôle des différentes instances
dans
les procédés d'autorisation des produits
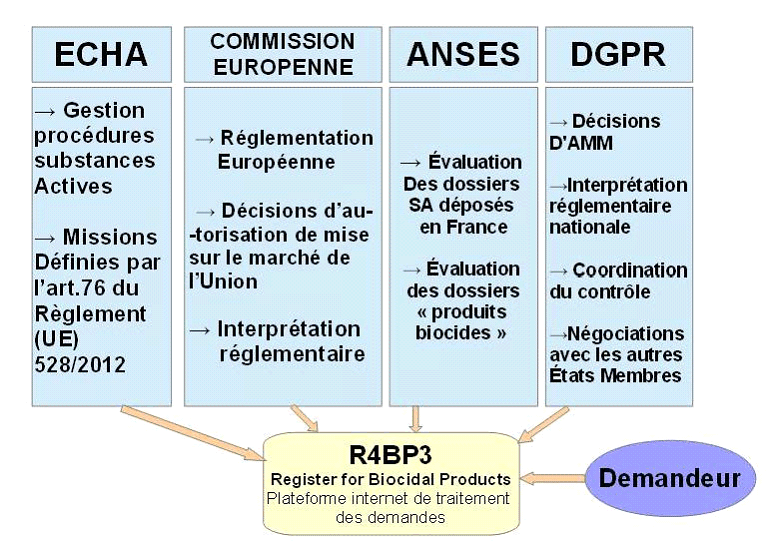
ECHA = European chemical agency / agence européenne des
produits chimiques
DGPR = Direction générale de la
prévention des risques
(du Ministère de l'écologie et
du développement durable et de l'énergie)
Source : Ministère de l'écologie et du développement durable et de l' é nergie
Une autorisation de mise sur le marché des produits biocides, désormais confiée à l'Anses
Depuis 2006, l'Anses était en charge de l'évaluation des produits phytopharmaceutiques, des matières fertilisantes et supports de culture et des adjuvants, conformément aux critères définis par la réglementation européenne. Elle devait en particulier évaluer l'efficacité de ces produits et les risques liés à leur utilisation. Elle n'était en revanche pas responsable de leur mise sur le marché.
L'article 51 de la loi n° 2014-1170 du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt a décidé de confier à l'Anses, à compter du 1 er juillet 2015, des missions relatives à la délivrance, à la modification et au retrait des différentes autorisations préalables à la mise sur le marché et à l'expérimentation pour les produits phytopharmaceutiques et les adjuvants ainsi que pour les matières fertilisantes et supports de culture.
De façon symétrique, le présent article dispose que l'Anses exercera désormais également des missions relatives à la délivrance, à la modification et au retrait des autorisations préalables à la mise sur le marché et à l'expérimentation pour les produits biocides mentionnés à l'article L. 522-1 du code de l'environnement.
L'Anses deviendra donc l'opérateur intégré unique chargé de l'autorisation en France des produits biocides puisqu'elle procédera à :
l'évaluation des dangers, des risques et de l'efficacité des substances actives et des produits biocides dont les dossiers ont été soumis en France ;
la délivrance, la modification et le retrait des autorisations préalables à la mise sur le marché et à l'expérimentation des produits biocides.
L'Anses est dirigée par un directeur général nommé par décret. C'est lui qui émet les avis et recommandations relevant de la compétence de l'agence et prend, au nom de l'État, les décisions qui relèvent de celle-ci, notamment les autorisations relatives aux produits biocides.
Ces décisions prises par le directeur général ne sont susceptibles d'aucun recours hiérarchique.
Toutefois, le présent article prévoit que le ministre chargé de l'environnement ou le ministre chargé du travail peuvent s'opposer, par arrêté motivé, à une décision du directeur général relative aux produits biocides et lui demander de procéder, dans un délai de trente jours, à un nouvel examen du dossier ayant servi de fondement à ladite décision. Cette opposition suspend l'application de cette décision.
II - La position de la commission
L'Anses est chargée depuis plusieurs années de réaliser l'évaluation des produits biocides.
Dans la mesure où la loi n° 2014-1170 du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt lui a confié l'autorisation de mise sur le marché des produits phytosanitaires dont elle assurait déjà l'évaluation, il paraît de bonne logique administrative, dans un souci de simplification, de confier également à l'Anses l'autorisation de mise sur le marché des produits biocides.
Par ailleurs, prévoir dans la loi que l'Anses devra contribuer à la protection de l'environnement en évaluant l'impact des produits réglementés sur les milieux, la faune et la flore ne fera que consacrer une mission qu'elle accomplit déjà dans les faits.
Votre commission a adopté cet article sans modification.
Article 11 bis C
(art. L. 1321-4 et L. 1321-7 du code de la
santé publique)
Rectification dans les dispositions relatives aux
eaux
destinées à la consommation humaine
Objet : Cet article, inséré par l'Assemblée nationale, rectifie plusieurs erreurs matérielles dans les articles du code de la santé publique relatifs à la production et à la distribution d'eau destinée à la consommation humaine.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par le Gouvernement et adopté par l'Assemblée nationale en séance publique. Il apporte des rectifications rédactionnelles aux articles L. 1321-4 et L. 1321-7 du code de la santé publique qui encadrent la production et la distribution d'eau au public en vue de la consommation humaine.
Au 1° du I de l'article L. 1321-4, le présent article prévoit que toute personne publique ou privée responsable d'une production ou d'une distribution d'eau au public, en vue de l'alimentation humaine sous quelque forme que ce soit, qu'il s'agisse de réseaux publics ou de réseaux intérieurs, ainsi que toute personne privée responsable d'une distribution privée autorisée en application de l'article L. 1321-7 est tenue de « surveiller la qualité de l'eau qui fait l'objet de cette production ou de cette distribution », sans préciser, comme c'était le cas auparavant, que cette surveillance doit s'opérer « notamment au point de pompage en ce qui concerne les dérivés mercuriels ». Le 2° du I qui précise que la personne qui distribue de l'eau au public doit « se soumettre au contrôle sanitaire » reste pour sa part inchangé.
La précision relative aux dérivés mercuriels n'a en effet pas vocation à figurer dans la partie législative du code de la santé publique, le mercure faisant partie des paramètres obligatoirement suivis au titre du contrôle sanitaire des eaux destinées à la consommation humaine par les agences régionales de santé (ARS). Cette référence au mercure relève donc du domaine réglementaire.
Le présent article supprime également la référence à la directive 98/83/CE du Conseil du 3 novembre 1998 relative à la qualité des eaux destinées à la consommation humaine présente au III de l'article L. 1321-4 qui disposait « conformément à l'article 3 de la directive 98/83/CE du Conseil du 3 novembre 1998 relative à la qualité des eaux destinées à la consommation humaine, le 2° du I du présent article ne s'applique pas aux eaux destinées à la consommation humaine provenant d'une source individuelle fournissant moins de 10 mètres cubes par jour en moyenne ou approvisionnant moins de cinquante personnes, sauf si ces eaux sont fournies dans le cadre d'une activité commerciale ou publique ». En effet, cette directive a été transposée par ailleurs dans le code de la santé publique et sa référence n'est pas nécessaire à l'article L. 1321-4.
Le présent article corrige enfin une référence erronée.
II - La position de la commission
Cet article procède à un simple toilettage des articles L. 1321-4 et L. 1321-7 du code de la santé publique, sans entraîner de changements sur le fond.
Votre commission a adopté cet article sans modification.
Article 11 bis D
(art. L. 1335-3, L. 1335-4, L. 1335-5
et L. 1337-10 [nouveaux] du code de la santé
publique)
Encadrement des installations collectives
de brumisation d'eau
pour prévenir la légionellose
Objet : Cet article, inséré par l'Assemblée nationale, encadre les installations générant des aérosols d'eau (brumisateurs) afin de lutter contre la légionellose.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par nos collègues députés Gérard Bapt et Catherine Lemorton et adopté par l'Assemblée nationale en séance publique avec des avis favorables de la commission et du Gouvernement. Il propose d'encadrer les installations collectives de brumisation générant des aérosols d'eau afin notamment de lutter plus efficacement contre la légionellose.
À l'origine utilisés dans un cadre professionnel (élevages, cultures sous serre, industries textiles), les systèmes de brumisation, qui génèrent des aérosols d'eau, ont été massivement installés dans les établissements sanitaires et sociaux à partir de 2004 (en réponse à la canicule de l'été 2003 et pour faire face à la répétition des épisodes de fortes chaleurs) et sont de plus en plus utilisés dans les espaces publics pour permettre le rafraîchissement des usagers (terrasses de café, hôtels, restaurants, aires d'autoroute, parcs de loisirs, manifestations estivales).
Si ces installations entrent d'ores-et-déjà dans le champ d'application des dispositions relatives aux eaux destinées à la consommation humaine, mentionnées dans le code de la santé publique (articles L. 1321-1, R. 1321-1 et suivants), et peuvent être visées par les règlements sanitaires départementaux, les risques sanitaires spécifiques présentés par la brumisation d'aérosols d'eau (stagnation de l'eau, ensoleillement, inhalation) n'avaient jusque ici jamais été pris en compte par la loi.
Or, les brumisateurs d'eau peuvent être à l'origine de proliférations de bactéries et sont susceptibles de provoquer des affections respiratoires, en particulier la légionellose, forme de pneumopathie sévère liée à l'exposition à des aérosols d'eau contaminée par des légionnelles. 1 262 cas de légionellose ont été recensés en France en 2013, avec un taux de mortalité de 12,2 % (143 décès)
Rappelons pour mémoire que la lutte contre la légionellose est une priorité des politiques de santé publique depuis plus de 10 ans. La loi du 9 août 2004 relative à la politique de santé publique avait ainsi défini comme objectif prioritaire de santé publique (objectif n° 25) la réduction de 50 % de l'incidence de la légionellose entre 2004 et 2008. La prévention de la légionellose avait également été incluse dans les actions prioritaires du Plan national santé-environnement 2004-2008 (action n° 1). Pour appuyer la lutte anti légionellose, l'axe 30 du deuxième Plan santé-environnement 2009-2013, s'était fixé comme objectif d'améliorer l'investigation de cas groupés de légionellose, de prévenir la survenue de cas de légionellose liés aux réseaux d'eau chaude sanitaire et de poursuivre les efforts de recherche.
La survenue de plusieurs épisodes de cas de légionellose liés à l'utilisation de dispositifs de brumisation est clairement établie et ce, dans plusieurs pays (Grande-Bretagne, Etats-Unis et Espagne). Saisi par le directeur général de la santé sur les risques sanitaires liés aux systèmes collectifs de brumisation d'eau, le Haut Conseil de la santé publique a rendu un avis public le 29 juin 2011 dans lequel il estime que « les dispositifs de brumisation ont été impliqués dans la diffusion d'aérosols contaminés responsables d'épidémies clairement documentées, en particulier de légionelloses. En conséquence, il s'agit d'un sujet important quant à l'impact possible sur la population exposée nécessitant la réalisation d'études tant de la part des pouvoirs publics que des fabricants. Une réglementation s'impose en raison du risque intentionnel ou non d'exposition de la population ».
C'est pourquoi le présent article introduit dans le code de la santé publique un article L. 1335-3 qui prévoit que tout propriétaire d'une installation générant des aérosols d'eau est tenu de mettre à la disposition du public des installations satisfaisant aux règles d'hygiène et de conception fixées par le décret en Conseil d'État mentionné à l'article L. 1335-5 du code de la santé publique, également créé par le présent article 11 bis D.
La majorité des cas groupés de légionellose notifiés en France est liée à la présence de tours aéroréfrigérantes contaminées par les légionelles. Les tours aéroréfrigérantes sont des équipements situés notamment sur les toits de certains immeubles ou à l'intérieur de sites industriels. Elles sont nécessaires au fonctionnement de certains circuits de climatisation ou pour le refroidissement dans le cadre d'une activité industrielle. Pour autant, elles ne sont pas visées par l'article L. 1335-3 qui exclut expressément de son champ les installations générant des aérosols d'eau qui relèvent de la législation sur les installations classées pour la protection de l'environnement, dont font partie les tours aéroréfrigérantes depuis 2004.
Afin d'assurer le respect de ces règles d'hygiène et de conception, indispensables pour assurer la sécurité sanitaire du public et éviter en particulier tout risque de légionellose, le présent article introduit également dans le code de la santé publique un article L. 1335-4 qui prévoit que l'utilisation d'une installation générant des aérosols d'eau peut être interdite par le représentant de l'État dans le département, sur proposition du directeur général de l'agence régionale de santé (ARS), si les conditions d'aménagement ou de fonctionnement sont susceptibles d'entraîner un risque pour la santé publique ou si l'installation n'est pas conforme aux normes prévues, notamment par le décret en Conseil d'État mentionné à l'article L. 1335-5, ou n'a pas été mise en conformité dans le délai fixé par l'autorité administrative compétente.
Le contrôle et la surveillance des brumisateurs seront ainsi assurés par l'ARS ou sous son égide, la décision d'interdiction d'une installation générant des aérosols d'eau ne respectant pas les règles d'hygiène et de conception déterminées par le décret en Conseil d'État prévu par l'article L. 1335-5 étant pour sa part prise par le préfet, représentant de l'État dans le département.
Comme l'a expliqué le Gouvernement à vos rapporteurs, ce décret interdira les installations mobiles au profit des seules installations fixes et prévoira les dispositions techniques relatives notamment à l'alimentation en eau, à la protection du réseau, à la prévention du risque de développement de légionnelles dans l'eau, à l'exploitation et à la maintenance et au contrôle de la qualité de l'eau.
L'article L. 1335-5 prévoit également les modalités de contrôle et de surveillance, les conditions d'interdiction d'utilisation des installations mentionnées à l'article L. 1335-4, ainsi que les conditions dans lesquelles les dépenses de contrôle sont mises à la charge du propriétaire de ces installations.
Le présent article 11 bis D crée enfin un article L. 1337-10 qui prévoit qu'est puni de 15 000 euros d'amende le fait de ne pas se conformer aux mesures d'interdiction mentionnées à l'article L. 1335-4.
II - La position de la commission
La lutte contre la légionellose est une priorité de santé publique à laquelle votre commission est très attachée.
Si les tours réfrigérantes sont le principal propagateur de légionnelles, il est indispensable de veiller à l'encadrement normatif des installations de brumisation d'eau, dont l'usage s'est considérablement répandu ces dernières années alors qu'il est solidement établi qu'elles peuvent également être à l'origine de cas de légionellose en cas d'utilisation ou d'entretien inadéquats.
Votre commission a adopté cet article sans modification.
Article 11 bis E
(art. L. 1337-1 A et L. 1337-11 [nouveaux]
du code de la santé publique)
Sanctions administratives en cas de
non-respect
des règles sanitaires relatives aux eaux de baignade
Objet : Cet article, inséré par l'Assemblée nationale, prévoit des sanctions administratives en cas d'absence de respect des règles sanitaires relatives aux eaux de baignade.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par le Gouvernement et adopté par l'Assemblée nationale en séance publique avec un avis favorable de la commission.
|
La notion d'eaux de baignade Est qualifiée d'eau de baignade toute partie des eaux de surface dans laquelle la commune s'attend à ce qu'un grand nombre de personnes se baignent et dans laquelle l'autorité compétente n'a pas interdit la baignade de façon permanente. Ne sont pas considérés comme eau de baignade : - les bassins de natation et de cure ; - les eaux captives qui sont soumises à un traitement ou sont utilisées à des fins thérapeutiques ; - les eaux captives artificielles séparées des eaux de surface et des eaux souterraines. Source : Article L. 1332-2 du code de la santé publique |
Les eaux de baignade en France doivent se conformer, au plus tard d'ici la fin de l'année 2015, aux dispositions de la directive 2006/7/CE du Parlement européen et du Conseil du 15 février 2006, concernant la gestion de la qualité des eaux de baignade, qui exige qu'elles soient de qualité « suffisante ». La directive prévoit en outre que les États membres prennent les mesures réalistes et proportionnées qu'ils considèrent comme appropriées en vue d'accroître le nombre d'eaux de baignade dont la qualité est « excellente » ou « bonne ». Le classement d'un site de baignade en qualité « insuffisante » implique normalement la fermeture de ce site au public pour la saison balnéaire suivante.
Or, il sera très difficile pour notre pays de faire en sorte que toutes ses eaux de baignade soient de qualité suffisante à la fin de l'année 2015.
En effet, comme l'a montré un rapport de l'agence européenne pour l'environnement de mai 2015, relatif à la qualité des eaux de baignade européenne en 2014, les trois pays comptant le plus grand nombre d'eaux de baignade de qualité insuffisante au sein de l'Union européenne sont l'Italie (107 eaux de baignade), la France (105 eaux de baignade) et l'Espagne (67 eaux de baignade). La France se trouve en cinquième position des pays avec le plus fort pourcentage de sites insuffisants (avec 3,1 %) derrière l'Estonie (5,6 %), l'Irlande (5,1 %), les Pays-Bas (4,9 %) et la Suède (3,6 %).
En l'absence d'application suffisante de la directive, la France pourrait être condamnée à des sanctions financières par la Cour de Justice de l'Union européenne (CJUE) à partir de 2016.
Afin de donner aux autorités administratives un levier puissant à même de faire respecter la législation européenne et nationale relative aux eaux de baignades, le présent article introduit dans le code de la santé publique des sanctions administratives en cas de non-respect de la législation relative aux piscines et baignades, telle qu'elle résulte des articles L. 1332-1 à L. 1332-4 et L. 1332-6 à L. 1332-9 du code de la santé publique. Il introduit aussi des sanctions pénales. Ces sanctions seront applicables à la fois dans le cas des baignades et dans le cas des piscines, étant donné la très grande similarité des enjeux sanitaires.
En vertu des articles suscités, toute personne qui procède à l'installation d'une piscine, d'une baignade artificielle ou à l'aménagement d'une baignade, publique ou privée à usage collectif, doit en faire, avant l'ouverture, la déclaration à la mairie du lieu de son implantation.
Cette déclaration, accompagnée d'un dossier justificatif, comporte l'engagement que l'installation de la piscine ou l'aménagement de la baignade satisfait aux normes d'hygiène et de sécurité déterminées par décret.
Ainsi que le prévoit l'article L. 1332-3 du code de la santé publique, la personne responsable d'une eau de baignade, sous le contrôle du représentant de l'Etat dans le département :
- définit la durée de la saison balnéaire ;
- élabore, révise et actualise le profil de l'eau de baignade, qui comporte notamment un recensement et une évaluation des sources possibles de pollution de l'eau de baignade susceptibles d'affecter la santé des baigneurs, et précise les actions visant à prévenir l'exposition des baigneurs aux risques de pollution ;
- établit un programme de surveillance portant sur la qualité, pour chaque eau de baignade, avant le début de chaque saison balnéaire ;
- prend les mesures réalistes et proportionnées qu'elle considère comme appropriées, en vue d'améliorer la qualité de l'eau de baignade, de prévenir l'exposition des baigneurs à la pollution, de réduire le risque de pollution et d'améliorer le classement de l'eau de baignade ;
- analyse la qualité de l'eau de baignade ;
- assure la fourniture d'informations au public, régulièrement mises à jour, sur la qualité de l'eau de baignade et sa gestion, et encourage la participation du public à la mise en oeuvre des dispositions précédentes ;
- informe le maire de la durée de saison balnéaire de l'eau de baignade, de son profil et des modalités de l'information et de la participation du public.
Elle est tenue de se soumettre au contrôle sanitaire organisé par l'agence régionale de santé (ARS).
Le présent article prévoit qu'en cas d'absence de respect de ces règles, l'autorité administrative met en demeure l'exploitant, ou, à défaut, le propriétaire, d'y satisfaire dans un délai déterminé. Elle peut prescrire tous contrôles, expertises ou analyses nécessaires, les dépenses étant à la charge de l'exploitant ou du propriétaire.
Si, à l'expiration du délai fixé, l'intéressé n'a pas obtempéré à cette injonction, l'autorité administrative peut :
- l'obliger à consigner, entre les mains d'un comptable public, une somme correspondant à l'estimation du montant des travaux à réaliser, laquelle est restituée au fur et à mesure de leur exécution. A défaut de réalisation des travaux avant l'échéance fixée par l'autorité administrative, la somme consignée est définitivement acquise à l'Etat afin de régler les dépenses entraînées par l'exécution des travaux en lieu et place de l'intéressé. Il est procédé à son recouvrement comme en matière de créances de l'Etat étrangères à l'impôt et au domaine ;
- faire procéder d'office, en lieu et place de l'exploitant ou, à défaut, du propriétaire et à ses frais, à l'exécution des mesures prescrites ;
- suspendre, s'il y a lieu, l'exploitation des installations ou des ouvrages, l'exercice des activités jusqu'à exécution des conditions imposées.
Ces nouvelles sanctions administratives permettront à l'État et aux ARS en charge du contrôle sanitaire de la qualité des eaux de baignades de disposer de leviers d'actions auprès des responsables des eaux de baignade pour la mise en conformité des piscines et baignades à usage collectif avec les obligations communautaires européennes et nationales.
Le présent article prévoit également une sanction pénale de 15 000 euros d'amende si l'exploitant refuse de se conformer à la mesure d'interdiction d'utilisation décidée par les autorités administratives en vertu de l'article L. 1332-4.
II - La position de la commission
L'enjeu sanitaire que représentent la qualité de l'eau des baignades et des piscines en France justifie la mise à la disposition des ARS de sanctions administratives destinées à s'assurer que leurs exploitants ou propriétaires veilleront à respecter les règles européennes et nationales en vigueur.
En outre, cet outil des sanctions administratives pourra être mobilisé pour accélérer le nettoyage des eaux de baignades françaises qui n'ont pas encore pu être considérées comme de qualité « suffisante » et tenter de prévenir ainsi un contentieux européen.
Votre commission a adopté cet article sans modification.
Article 11 bis F
(art. 13 de la loi n° 2013-619
du 16 juillet 2013
portant diverses dispositions d'adaptation
au droit de
l'Union européenne dans le domaine du développement
durable)
Autorisation de mise sur le marché de certains produits
biocides
Objet : Cet article, inséré par l'Assemblée nationale, abroge un dispositif transitoire d'autorisation de mise sur le marché des produits biocides.
I - Le dispositif proposé
Le présent article est issu d'un amendement présenté par le Gouvernement et adopté par l'Assemblée nationale en séance publique avec l'avis favorable de la commission.
L'article 89 du règlement (UE) n° 528/2012 du Parlement européen et du Conseil du 22 mai 2012 concernant la mise à disposition sur le marché et l'utilisation des produits biocides prévoit que les produits biocides présents sur le marché peuvent continuer à être commercialisés et utilisés selon les règles nationales préexistantes pendant une période transitoire durant laquelle les substances actives biocides sont en cours d'examen au niveau européen.
Durant cette période transitoire, aucune autorisation de mise sur le marché n'est requise pour de nombreux produits biocides
Toutefois, l'article 13 de la loi n° 2013?619 du 16 juillet 2013 portant diverses dispositions d'adaptation au droit de l'Union européenne dans le domaine du développement durable a prévu qu'une autorisation transitoire de mise sur le marché était nécessaire pour :
1° Les produits biocides destinés à des usages professionnels et visant à l'assainissement et au traitement antiparasitaire des locaux, matériels, véhicules, emplacements et dépendances utilisés :
a) Pour le transport, la réception, l'entretien et le logement des animaux d'élevage, ou pour la préparation et le transport de leur nourriture, à l'exception des désinfectants utilisés soit contre les maladies contagieuses du bétail soumises à déclaration obligatoire, soit contre celles qui font l'objet d'une prophylaxie collective organisée par l'Etat ;
b) Pour la récolte, le transport, le stockage, la transformation industrielle et la commercialisation des produits d'origine animale et végétale ;
c) Pour la collecte, le transport et le traitement des ordures ménagères et des déchets d'origine animale ou végétale ;
2° Les produits biocides rodenticides.
Le Gouvernement a souhaité que ce régime spécifique d'autorisation de mise sur le marché transitoire soit supprimé et que l'article 13 de la loi n° 2013?619 soit abrogé pour trois raisons :
le caractère très limité des évaluations menées à l'heure actuelle avant autorisation de mise sur le marché de ces produits (ces évaluations portent sur leur efficacité et pas sur leur risque toxicologique et écotoxicologique) ;
le coût de cette évaluation ;
l'entrée en vigueur prochaine des dispositions du règlement (UE) n° 528/2012.
Le régime transitoire restera toutefois en vigueur pour les dossiers en cours d'instruction, c'est-à-dire pour les dossiers déposés avant le 12 novembre 2014 et qui n'ont pas fait l'objet d'une décision avant l'entrée en vigueur de la loi.
II - La position de la commission
L'article 13 de la loi n° 2013?619 du 16 juillet 2013 portant diverses dispositions d'adaptation au droit de l'Union européenne dans le domaine du développement durable avait une vocation uniquement transitoire.
L'entrée en vigueur des dispositions européennes relative à l'autorisation sur de mise sur le marché des produits biocides le rend désormais inutile, sauf pour les dossiers encore en cours d'instruction.
Votre commission a adopté cet article sans modification.
Article 11 bis
(art. L. 1311-7 du code de la santé
publique)
Plans régionaux santé environnement
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que le plan national de prévention des risques pour la santé liés à l'environnement est décliné au niveau régional sous forme de plans régionaux santé environnement.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par nos collègues députés Gérard Bapt et Sophie Errante et adopté par la commission des affaires sociales de l'Assemblée nationale, sans modification ultérieure en séance publique.
Depuis l'adoption de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique, l'article L. 1311-6 du code de la santé publique prévoit qu'un plan national de prévention des risques pour la santé liés à l'environnement (Plan national santé-environnement - PNSE) est élaboré tous les cinq ans. Ce plan prend notamment en compte les effets sur la santé des agents chimiques, biologiques et physiques présents dans les différents milieux de vie, y compris le milieu de travail, ainsi que ceux des événements météorologiques extrêmes.
Depuis 2004, trois plans nationaux santé environnement (PNSE) ont été successivement adoptés, pour 2004-2008, 2009-2013 et 2015-2019.
Les plans régionaux santé environnement, tels qu'ils existent actuellement, ne sont définis que comme une composante du projet régional de santé visant à prévoir les dispositions nécessaires à la mise en oeuvre du Plan national santé-environnement. Ils relèvent de la compétence des agences régionales de santé (ARS).
A contrario , le présent article complète l'article L. 1311-7 du code de la santé publique pour prévoir que les plans régionaux santé environnement sont la déclinaison régionale du plan national de prévention des risques pour la santé liés à l'environnement.
Il dispose en outre que les plans régionaux santé environnement devront s'appuyer sur les enjeux prioritaires du plan national tout en veillant à prendre en compte les facteurs de risques spécifiques à chacune des régions.
Enfin, ces plans régionaux santé environnement seront mis en oeuvre par les services déconcentrés de l'Etat, les ARS et les conseils régionaux, en association avec les autres collectivités territoriales et non par les seules ARS.
II - La position de la commission
Le présent article propose une nouvelle définition des plans régionaux santé environnement, qui présente l'avantage de mieux associer l'ensemble des parties prenantes dans la région que sont l'Etat, l'ARS, le conseil régional et les autres collectivités territoriales.
Votre commission a adopté cet article sans modification.
Article 11 ter
(art. L. 1336-1 [nouveau] du code de la
santé publique)
Protection contre les risques sanitaires liés
au bruit
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les activités impliquant la diffusion de sons à un niveau sonore élevé doivent être exercées de façon à protéger l'audition du public et la santé des riverains.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par le Gouvernement et adopté par la commission des affaires sociales de l'Assemblée nationale puis adopté avec un amendement de correction de référence de la commission en séance publique.
Il rétablit au titre III du livre III de la première partie du code de la santé publique un chapitre VI consacré à la prévention des risques liés au bruit.
Dans cette perspective, il prévoit que les activités impliquant la diffusion de sons à un niveau sonore élevé, dans tout lieu public ou recevant du public, clos ou ouvert, sont exercées de façon à protéger l'audition du public et la santé des riverains.
Il dispose que ses modalités d'application sont fixées par décret en Conseil d'État.
Le bruit figure en effet parmi les principales nuisances environnementales dont se plaignent les Français, puisque 86 % d'entre eux se déclarent gênés par le bruit 27 ( * ) . La lutte contre le bruit fait d'ailleurs partie des actions majeures prévues par le troisième Plan national santé-environnement 2015-2019.
L'avis du Haut Conseil de la santé publique (HCSP) du 6 septembre 2013 sur les expositions aux niveaux sonores élevés de la musique fournit des préconisations précieuses qui ont inspiré le présent article et pourront servir de guide à la rédaction de son décret d'application.
Dans son avis, le HCSP propose des indicateurs de niveau de bruit dans le but de protéger les personnes exposées à de la musique amplifiée dans les lieux de loisir (boîtes de nuit, discothèques, salles de spectacle, etc.).
Dans la mesure où les seuils de dangerosité pour l'oreille dépendent du niveau sonore mesuré en décibels - dBA (lequel pondère les fréquences selon la fragilité de l'oreille) et de la durée d'exposition, les risques auditifs sont limités si une exposition à 85 dBA dure moins de 8 heures, ou 4 heures à 88 dBA, ou 2 heures à 91 dBA, ou 15 minutes à 100 dBA.
Le HCSP recommande lors des spectacles pour enfants (moins de 18 ans) le respect strict de ces normes.
Dans les lieux de loisir pour adultes, le HCSP préconise :
- l'affichage en continu des niveaux sonores mesurés en dBA sur 15 minutes, associé à l'affichage d'une information sur les niveaux sonores et durées d'écoute sans risque, afin que chacun puisse connaître son niveau d'exposition et de risque potentiel ;
- des niveaux sonores moyens de 100 dBA mesurés sur 15 minutes et des niveaux crêtes de 120 dBC à ne pas dépasser ;
- la fourniture gratuite de protection auditive et l'offre d'une zone de récupération auditive avec un niveau sonore inférieur à 85 dBA ;
- un avertissement pour les femmes enceintes sur les risques de transmission des basses et moyennes fréquences à l'enfant à naître, plus particulièrement fragile au cours des trois derniers mois de grossesse.
II - La position de la commission
Le bruit est une nuisance qui doit faire l'objet d'une vigilance particulière, dans la mesure où elle peut avoir un impact très négatif sur les capacités auditives.
Les normes promues par le HCSP sont de nature à limiter ce risque.
Votre commission a adopté cet article sans modification.
Article 11 quater A
(art. L. 1338-1 à L. 1338-4
[nouveaux] du code de la santé publique)
Lutte contre les
espèces végétales et animales
nuisibles à la
santé humaine
Objet : Cet article, inséré par l'Assemblée nationale, prévoit qu'un décret détermine la liste des espèces végétales et animales nuisibles à l'homme et prévoit les mesures destinées à prévenir leur apparition ou à lutter contre leur prolifération.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par nos collègues députés Olivier Véran, rapporteur de la commission des affaires sociales et Nathalie Nieson, et adopté par l'Assemblée nationale en séance publique avec l'avis favorable du Gouvernement.
Il vise à renforcer la lutte contre les espèces végétales et animales dont la prolifération est nuisible à la santé humaine en introduisant à cette fin un nouveau chapitre VIII au titre III du livre III de la première partie du code de la santé publique.
Prévenir l'apparition et lutter contre la prolifération des espèces nuisibles à la santé humaine
Le présent article prévoit que la liste des espèces végétales et animales dont la prolifération constitue une menace pour la santé humaine sera déterminée par décret, pris après avis :
- du Haut Conseil de la santé publique,
- du Conseil national de protection de la nature,
- du Conseil national d'orientation de la politique sanitaire animale et végétale.
Ce décret définira également les mesures susceptibles d'être prises pour prévenir l'apparition de ces espères nuisibles et lutter contre leur prolifération.
Selon les éléments fournis par le Gouvernement à vos rapporteurs, pourront par exemple être prescrites dans le cas de l'ambroisie (voir ci-dessous) :
- la couverture des sols avec un couvert végétal ou par des matériaux (géotextiles, paillis de copeaux de bois, pierre concassée...), dans le but de prévenir son apparition ;
- des mesures d'arrachage, de tonte, de faux semis pour lutter contre sa prolifération. Ces mesures seront adaptées aux types de milieux concernés (sols agricoles, bords de route, chantiers).
Des mesures adaptées seront ainsi prévues pour chacune des espèces nuisibles concernées.
Listes des espèces nuisibles susceptibles d'être concernées
Selon le Gouvernement, et conformément aux volontés des auteurs de cet article, les espèces qui pourraient être visées dans ce décret sont notamment les ambroisies, en particulier l'ambroisie à feuille d'armoise, compte tenu du pollen très allergisant qu'elle libère et de son caractère envahissant. Selon la direction générale de la santé, cette plante a progressé entre 2010 et 2014 sur l'ensemble de la métropole depuis la vallée du Rhône et cette extension devrait se poursuivre dans les années à venir, notamment en raison du changement climatique et des activités humaines qui permettent le transport des graines sur les territoires.
Or, l'ambroisie cause des dommages importants à la santé humaine, puisque l'agence régionale de santé de Rhônes-Alpes a estimé qu'en 2013 près de 200 000 personnes ont consommé des soins en rapport avec l'allergie à l'ambroisie en Rhônes-Alpes, pour un coût de 15 millions d'euros.
Afin de lutter contre cette espèce nuisible, l'action n° 11 du troisième Plan national santé-environnement prévoit de mieux évaluer l'exposition à l'ambroisie et de surveiller son expansion géographique.
Parmi les autres espèces qui pourraient être visées par le décret, selon le Gouvernement, figurent notamment :
- certaines chenilles processionnaires, comme les processionnaires du pin et du chêne, qui émettent des poils urticants ;
- la berce du Caucase, plante envahissante qui produit une phototoxine pouvant engendrer par contact de graves brûlures ;
- le papillon de cendre, très présent en Guyane, et qui émet des fléchettes urticantes.
Recherche des infractions aux règlements pris en application du présent chapitre
Le présent article prévoit que les infractions aux règlements pris en application de ce chapitre pourront être recherchées et constatées par :
- les officiers et les agents de police judiciaire, conformément au code de procédure pénale ;
- les pharmaciens inspecteurs de santé publique, les médecins inspecteurs de santé publique, les inspecteurs de l'action sanitaire et sociale, les ingénieurs du génie sanitaire, les ingénieurs d'études sanitaires et les techniciens sanitaires, dans le cadre de leurs compétences respectives ;
- les inspecteurs de la santé publique vétérinaire, les ingénieurs, les techniciens supérieurs et les contrôleurs sanitaires des services du ministère de l'agriculture 28 ( * ) ;
- les agents de l'Etat agréés et commissionnés par le ministre de l'agriculture ;
- les inspecteurs de l'environnement ;
- les agents des collectivités territoriales habilités et assermentés dans des conditions fixées par décret en Conseil d'Etat.
Limitation de l'introduction et de la commercialisation des espèces nuisibles pour la santé humaine
Le présent article prévoit également qu'un arrêté des ministres chargés de la santé, de l'environnement et de l'agriculture peut limiter ou interdire l'introduction, le transport, l'utilisation, la mise en vente ou l'achat, sous quelque forme que ce soit, d'une des espèces nuisibles définies par le décret susmentionné. Cet arrêté permettra de limiter au maximum la propagation de ces espèces nuisibles en raison d'activités humaines.
Auront qualité pour rechercher toute infraction aux dispositions de cet arrêté l'ensemble des agents mentionnés plus haut ainsi que tous ceux chargés de constater les infractions au code de la consommation. Dans cette perspective, ils disposeront des pouvoirs définis au livre II du code de la consommation (pouvoirs d'enquête, mesures de police administrative).
II - La position de la commission
Les espères nuisibles pour la santé humaine, telles que l'ambroisie, doivent être combattues vigoureusement, tant dans le but de prévenir leur apparition que de lutter contre leur prolifération.
Ces espères nuisibles sont en effet la cause de désagréments graves, qui représentent un coût important pour notre système de soin.
Vos rapporteurs souhaitent en outre insister sur le fait que le décret qui définira les mesures susceptibles d'être prises pour prévenir l'apparition de ces espères nuisibles et lutter contre leur prolifération devra prévoir le rôle que devront jouer les collectivités territoriales dans cette lutte.
A l'initiative de vos rapporteurs, votre commission a adopté un amendement visant à assurer la conciliation entre le nouveau dispositif de lutte contre les espèces nuisibles prévu par le présent article et le dispositif de lutte contre les maladies humaines transmises par les moustiques, prévu aux articles L. 3114-5 et L. 3114-7 du code de la santé publique ( amendement COM-354 ).
Votre commission a adopté cet article ainsi modifié.
Article 11 quater
(art. L. 5231-2 du code de la
santé publique)
Interdiction des jouets ou amusettes
comportant
du bisphénol A
Objet : Cet article, inséré par l'Assemblée nationale, propose d'interdire la présence de bisphénol A dans les jouets et amusettes.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par notre collègue député Jean-Louis Roumegas et adopté par la commission des affaires sociales de l'Assemblée nationale.
A la suite des travaux de l'Anses relatifs aux effets sanitaires du bisphénol A, le Parlement a adopté, en décembre 2012, une loi visant à la suspension de la fabrication, de l'importation, de l'exportation et de la mise sur le marché de tout conditionnement à vocation alimentaire contenant du bisphénol A
Le présent article, pour sa part, insère un alinéa à l'article L. 5231-2 du code de la santé publique pour prévoir que la fabrication, la vente, la mise en vente, l'exposition et l'importation des jouets ou amusettes comportant du bisphénol A (BPA) est interdite.
Selon ses auteurs, les jouets et amusettes, qui contiennent fréquemment des traces de bisphénol A, peuvent entrer en contact avec la bouche des enfants et les conduire à ingérer du bisphénol A, qui est pourtant reconnu comme un perturbateur endocrinien.
|
Le bisphénol A (BPA) Le bisphénol A est une substance chimique de synthèse utilisée depuis plus de 50 ans. Ses deux principales utilisations sont la fabrication de plastique de type polycarbonate et celle de résines époxydes. Il est aussi utilisé comme composant d'autres polymères et résines (polyester, polysulfone, résines vinylesters...) et intervient dans la synthèse de certains retardateurs de flamme et comme révélateur dans les papiers thermiques. Le bisphénol A est un perturbateur endocrinien : il a des effets avérés chez l'animal (effets sur la reproduction, sur la glande mammaire, sur le métabolisme, le cerveau et le comportement) et d'autres suspectés chez l'Homme (effets sur la reproduction, sur le métabolisme et pathologies cardiovasculaires). |
II - La position de la commission
Si la volonté de protéger la santé des enfants est une priorité absolue partagée par tous, le présent article 11 quater soulève de nombreuses difficultés.
Une réglementation européenne qui limite déjà très fortement la présence de bisphénol A dans les jouets
Les jouets, qui sont des marchandises appelées à circuler partout dans le marché unique, font déjà l'objet d'une réglementation très protectrice de la santé des enfants au niveau européen.
Dans la mesure où le BPA est actuellement classé reprotoxique (c'est-à-dire substance cancérogène, mutagène et toxique pour la reproduction) suspecté (CMR2), la directive 2009/48/CE 29 ( * ) relative à la sécurité des jouets restreint à 3 % sa présence résiduelle à partir du 1 er juin 2015 dans tous les matériaux utilisés pour la fabrication des jouets et ce, quelle que soit la classe d'âge des enfants auxquels ils sont destinés.
Cette limite de 3 % fixée par la directive devrait prochainement descendre à 0,3 %, dans la mesure où le BPA devrait être classé reprotoxique avéré (CMR1B). Cette évolution de la réglementation européenne pourrait, selon le Gouvernement, intervenir avant la fin de l'année 2015.
Par ailleurs, la directive 2014/81/UE 30 ( * ) est venue renforcer encore la sécurité des enfants en prévoyant une limite de migration spécifique pour les jouets destinés aux enfants de moins de trois ans et pour les jouets destinés à être mis en bouche quelle que soit la classe d'âge des enfants. Cette limite de migration spécifique a été fixée à 0,1 mg/l, soit un niveau extrêmement bas.
Cette directive, acceptée par l'ensemble des États membres, a été transposée en droit français par l'arrêté du 8 janvier 2015 et sera applicable à tous les jouets mis sur le marché à partir du 21 décembre 2015. La quantité de BPA tolérée dans les jouets commercialisés en France sera donc fixée à un niveau très faible, en particulier pour les jouets destinés aux enfants de moins de trois ans et pour les jouets destinés à être mis en bouche.
Il convient également de souligner que le groupe d'experts « jouet » européen, dont la France fait partie, a d'ores-et-déjà entamé des discussions pour déterminer la nécessité de réviser ou non le texte de la directive dans le sens d'une nouvelle baisse, sur la base des travaux menés par l'Efsa (voir ci-dessous).
Les autorités sanitaires ne recommandent pas l'interdiction totale de la présence du bisphénol A dans les jouets
Bien que de nombreux jouets contiennent du bisphénol A, les autorités sanitaires se sont toujours montrées très rassurantes, considérant qu'il s'agissait de quantités extrêmement limitées, susceptibles d'être considérées comme nulles. Du reste, elles n'ont jamais demandé l'interdiction de la présence du bisphénol A dans les jouets.
Dans son rapport de mars 2013, l'Anses indique ainsi « que l'alimentation est la principale source d'exposition au bisphénol A » et recommande la réduction de l'exposition par voie alimentaire et par manipulation de papiers thermiques, sans mentionner les jouets.
L'Autorité européenne de sécurité des aliments (Efsa), pour sa part, a été conduite en janvier 2015 à réduire de façon très importante la dose journalière admissible (DJA) d'exposition au BPA qu'elle considère comme sans danger pour la santé humaine ; elle l'a ainsi abaissée de 50 microgrammes par kilogramme de poids corporel par jour (ug/kg de pc/jour) à 4 ug/kg de pc/jour.
Mais, dans le même temps, l'Efsa a estimé que l'exposition la plus élevée au BPA via les jouets était au maximum de 0,0006 ìg/kg de poids corporel par jour, soit un niveau 6 666 inférieur à la limite de migration spécifique tolérable
Une interdiction qui serait contraire aux règles du marché unique européen et causerait un grave préjudice à la filière du jouet
Il convient également de noter que l'interdiction totale du bisphénol A dans les jouets ou amusettes importés et commercialisés en France serait contraire au principe de libre circulation des marchandises et placerait de ce fait la législation française dans une situation d'infraction vis-à-vis du droit de l'Union européenne.
L'article 12 de la directive 2009/48/CE dispose en effet que « les Etats membres ne peuvent faire obstacle à la mise sur le marché sur leur territoire des jouets qui satisfont à la présente directive ».
En cas d'adoption définitive du présent article, la France aurait donc l'obligation de notifier cette modification de sa législation à la Commission européenne, qui serait probablement conduite à la considérer comme une mesure équivalente à une restriction quantitative. La France s'exposerait alors à des poursuites devant la Cour de justice de l'Union européenne (CJUE).
L'impact économique de l'interdiction du bisphénol A serait enfin considérable : une mesure d'interdiction entraînerait en effet des contrôles sur l'ensemble des jouets en stocks dans les magasins, des retraits des jouets contenant même de simples traces de BPA ou bien encore une remise en cause des outils de production.
Une telle interdiction déstabiliserait l'ensemble de la filière du jouet en France, alors même que la sécurité de nos enfants vis-à-vis du BPA est d'ores-et-déjà assurée.
En conséquence, vos rapporteurs avaient préconisé la suppression de cet article. Toutefois, la commission n'a pas adopté l'amendement qu'ils avaient présenté en ce sens.
Votre commission a adopté cet article sans modification.
Article 11 quinquies A [supprimé]
Rapport sur
l'application des règlements européens
« cosmétiques »,
« biocides » et « alimentation »
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la remise au Parlement d'un rapport consacré à l'application en France de la réglementation européenne relative aux cosmétiques, aux biocides et à l'alimentation.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par notre collègue député Jean-Louis Roumegas, adopté par l'Assemblée nationale en séance publique avec l'avis favorable de la commission et du Gouvernement.
Il dispose que le Gouvernement doit remettre au Parlement, dans un délai de dix-huit mois après la promulgation de la présente loi, un rapport sur l'application en France de trois règlements européens en matière d'étiquetage sur la présence de nanomatériaux dans les produits concernés.
Ces trois règlements, qui visent à assurer la protection de la santé et l'information des consommateurs en veillant à la composition et à l'étiquetage des produits commercialisés au sein du marché unique, sont :
- le règlement (UE) n° 1223/2009 dit « cosmétiques », consacré aux produits cosmétiques 31 ( * ) ;
- le règlement (UE) n° 528/2012 dit « biocides », consacré aux produits biocides 32 ( * ) ;
- le règlement (UE) n° 1169/2011 dit « alimentation » concernant l'information des consommateurs sur les denrées alimentaires.
II - La position de la commission
La question des nanomatériaux et de leur présence dans notre environnement est un sujet important.
Toutefois, vos rapporteurs ont fait le choix de supprimer les demandes de rapports au Gouvernement insérées par l'Assemblée nationale (amendement COM-356) .
Votre commission a supprimé cet article.
Article 11 quinquies
(art. L. 5232-1 du code de la
santé publique)
Protection de l'audition des utilisateurs d'appareils
portables
permettant l'écoute de son par l'intermédiaire
d'écouteurs ou d'oreillettes
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les écouteurs et oreillettes mis sur le marché doivent être conçus de façon à être sans danger pour l'audition de l'utilisateur.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par le Gouvernement et adopté par la commission des affaires sociales de l'Assemblée nationale puis adopté sans modification en séance publique.
La surexposition des Français à des sons forts via l'utilisation d'appareils portables
Les appareils portables permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes sont aujourd'hui utilisés par 75 % des 15-45 ans 33 ( * ) et ont considérablement augmenté les risques de surexposition des Français à des sons forts.
Ces risques sont nombreux et peuvent conduire à une perte auditive.
À un moindre niveau, les symptômes ressentis peuvent être des acouphènes, une sensation d'oreille cotonneuse, une hyperacousie (hypersensibilité aux sons), des douleurs de l'oreille, la sensation d'avoir perdu de l'audition...
Au total, 78 % des 15-45 ans ont déjà ressenti un trouble auditif après une exposition à un bruit ou à un son trop fort, ce qui n'est guère surprenant lorsque l'on sait que 85 % d'entre eux déclarent aimer écouter fort leur musique.
Cette surexposition aux sons forts via l'usage des écouteurs et oreillettes provient naturellement pour l'essentiel de l'usage qui en est fait, et notamment du volume d'écoute, de la durée d'utilisation au cours de la journée ou bien encore de l'absence de pauses pendant l'écoute.
Mais le fait que ces appareils puissent diffuser un son trop puissant est aussi une source d'inquiétudes, qui appelle une intervention du législateur.
La rédaction actuelle de l'article L. 5232-1 du code de la santé publique doit être modernisée
Dans sa rédaction actuelle, l'article L. 5232-1 du code de la santé publique prévoit que « les baladeurs musicaux vendus sur le marché français ne peuvent excéder une puissance sonore maximale de sortie correspondant à une pression acoustique de 100 décibels S.P.L ».
Cette rédaction est aujourd'hui nettement dépassée en raison de la multiplication des appareils portables permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes, qui outrepassent très largement la catégorie des « baladeurs musicaux ».
La nouvelle rédaction de l'article L. 5232-1 du code de la santé publique prévue par le présent article
C'est pourquoi le présent article 11 quinquies propose une nouvelle rédaction de l'article L. 5232-1 du code de la santé publique qui prévoit que tout appareil portable permettant l'écoute de son par l'intermédiaire d'écouteurs ou d'oreillettes ainsi que tout écouteur ou oreillette mis sur le marché, détenus en vue de la vente, vendus ou distribués à titre gratuit sont conçus de façon à être sans danger pour l'audition de l'utilisateur dans des conditions normales d'utilisation ou d'utilisation raisonnablement prévisible, ce qui signifie qu'ils ne pourront plus dépasser un certain niveau de décibels.
Il dispose également que ces appareils portables sont accompagnés de message à caractère sanitaire sur les risques liés à leur utilisation et sur la manière de prévenir ces risques.
Il indique que les dispositifs qui ne sont pas conformes à ces obligations ne peuvent être commercialisés.
Il précise que ses modalités d'application sont définies par arrêté, et notamment les notions de « conditions normales d'utilisation » et d' « utilisation raisonnablement prévisible » qui devront être définies avec précision.
II - La position de la commission
L'usage d'écouteurs ou d'oreillettes conduit fréquemment à des troubles de l'audition car les utilisateurs peinent à se modérer et tendent à privilégier des sons trop forts.
Il est donc nécessaire d'encadrer directement la conception de ces appareils, afin qu'ils puissent être sans danger pour l'ouïe de leurs utilisateurs.
Votre commission a adopté cet article sans modification.
CHAPITRE V
INFORMER ET
PROTÉGER LES POPULATIONS
FACE AUX RISQUES LIÉS AUX ACCIDENTS
DE LA VIE COURANTE
Article 11 sexies
(art. L.
1171-2 [nouveau] du code de la santé publique)
Information des
populations sur les accidents de la vie courante
Objet : Cet article, inséré par l'Assemblée nationale, inscrit dans la loi la définition des accidents de la vie courante afin d'améliorer l'information et la protection des populations sur ce problème de santé publique.
I - Le dispositif proposé
Cet article a été adopté par l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Martine Lignières-Cassou et des membres du groupe socialiste, républicain et citoyen, dont l'amendement a fait l'objet d'un sous-amendement du Gouvernement.
Le présent article vise à améliorer l'information et la protection des populations face aux risques liés aux accidents de la vie courante (AcVC), véritable fléau qui fait déjà l'objet depuis de nombreuses années d'actions de politique de santé publique.
Dans cette perspective, il définit pour la première fois dans la loi les accidents de la vie courante comme « l'ensemble des traumatismes non intentionnels », reprenant ainsi une définition utilisée par le ministère de la santé et par l'ensemble des spécialistes des AcVC.
Figurent notamment parmi les accidents de la vie courante :
- les accidents domestiques, qui se produisent à la maison ou dans ses abords immédiats (jardin, cour, garage) ;
- les accidents scolaires (en classe, en cours d'éducation physique et sportive, lors des trajets) ;
- les accidents de sport, de loisirs ou de vacances ;
- les multiples accidents survenant hors du domicile autres que les accidents de la circulation : dans un magasin, sur un trottoir, à proximité du domicile...
Les accidents de la vie courante constituent un problème majeur de santé publique aujourd'hui en France, puisqu'ils touchent environ 11 millions de personnes chaque année, provoquant plus de 4,5 millions de recours aux urgences et plusieurs centaines de milliers d'hospitalisations. Ils sont responsables d'environ 19 000 décès par an, ce qui en fait la troisième cause de mortalité en France, soit près de trois fois plus que les accidents de la circulation et vingt fois plus que les accidents du travail.
Les personnes les plus vulnérables face aux accidents de la vie courante sont les enfants de moins de 15 ans et les personnes âgées de plus de 65 ans : ces deux catégories de populations représentent 75 % des décès provoqués par les accidents de la vie courante.
Les principales causes de décès sont les chutes, les suffocations, les noyades, les intoxications et les accidents causés par le feu.
Selon les résultats de l'Enquête permanente sur les accidents de la vie courante (Epac), l'habitat représente 50 % des AcVC, devant les aires de sports et de jeux (19 %), les établissements d'enseignement et les lieux publics (12 %), les zones de transport (11 %) et les autres lieux (8 %)
Il convient de noter que deux types de traumatismes non intentionnels qui font d'ores-et-déjà l'objet d'une législation spécifique n'entrent pas dans le cadre de la définition des accidents de la vie courante. Il s'agit :
- des accidents de la circulation ;
- des accidents du travail.
Ne sont également pas considérés comme des accidents de la vie courante les accidents causés par des éléments naturels, les suicides et les agressions.
L'amendement présenté par les députés visait également à organiser au niveau national le pilotage de l'information et de la protection des populations face aux accidents de la vie courante, qui mobilise d'ores-et-déjà de nombreuses institutions et associations.
Il chargeait ainsi le comité interministériel pour la santé, créé en 2014, de veiller à la mise en oeuvre et au suivi des orientations en matière de prévention des accidents de la vie courante en mobilisant l'ensemble des ministères et des acteurs concernés
Le sous-amendement présenté par le Gouvernement et adopté par l'Assemblée nationale a supprimé ces dispositions car les missions du comité interministériel pour la santé relèvent du domaine réglementaire.
Pour mémoire, le comité interministériel pour la santé a pour mission de promouvoir la prise en compte de la santé dans l'ensemble des politiques publiques afin d'améliorer l'état de santé des populations et de réduire les inégalités sociales et territoriales de santé. Ce comité regroupe autour du Premier ministre tous les ministres. Il suit l'élaboration et la mise en oeuvre des plans ou programmes d'actions qu'élaborent les ministres dans le cadre de leurs attributions, lorsque ces mesures sont susceptibles d'avoir un impact significatif sur la santé et la réduction des inégalités sociales et territoriales de santé.
II - La position de la commission
Améliorer l'information et la protection des populations face aux risques liés aux accidents de la vie courante (AcVC) est un objectif louable.
Définir cette notion dans la loi permettra peut-être d'y contribuer.
Votre commission a adopté cet article sans modification.
TITRE
II
FACILITER AU QUOTIDIEN LES PARCOURS DE SANTÉ
CHAPITRE IER
PROMOUVOIR LES SOINS PRIMAIRES
ET
FAVORISER LA STRUCTURATION
DES PARCOURS DE SANTÉ
Article 12
(art. L. 1411-11-1
[nouveau] du code de la santé publique)
Équipes de soins
primaires
Objet : Cet article institue des équipes de soins primaires, formes de coopération souples entre les professionnels de premier recours, organisées autour des médecins généralistes.
I - Le dispositif proposé
Une évolution importante du texte à la suite du rejet quasi-unanime du service territorial de santé au public (STSP) par les professionnels de santé
Dans sa version initiale, le chapitre premier du présent projet de loi visait à créer un « service territorial de santé au public (STSP) », déclinaison du « service public territorial de santé » annoncé dans le cadre de la stratégie nationale de santé (SNS), et dont les contours avaient été précisés par un rapport 34 ( * ) de Mme Bernadette Devictor.
Le dispositif avait pour ambition, au sein de territoires de santé définis par les agences régionales de santé (ARS), d'améliorer la coordination des différents acteurs du système de santé, sur le fondement d'un diagnostic partagé et d'un contrat engageant l'ensemble de ces acteurs.
Présenté comme visant à favoriser l'évolution et la transformation d'un système de santé très hospitalo-centré par la prise en compte de l'ensemble des professionnels intervenant sur un territoire, il a été quasi-unanimement dénoncé par les professionnels pour son caractère excessivement rigide, « hyper-administré », ainsi que pour sa logique normative perçue comme descendante , de l'ARS vers les territoires et les professionnels.
En dépit des efforts du Gouvernement pour rappeler que l'organisation proposée reposait sur la base du volontariat, la rédaction proposée faisait de l'ARS la structure motrice de la mise en place des STSP. Cette place centrale confiée aux agences aurait été susceptible d'entraîner des conséquences très importantes pour les professionnels de santé, au-delà de leur simple organisation territoriale : selon l'étude d'impact annexée au présent projet de loi, les directeurs généraux d'ARS auraient ainsi eu la possibilité d' « organiser la participation au STSP des structures soumises à autorisation » ainsi que de « faire correspondre certains financements à la participation des professionnels au STSP ».
Il était également redouté que ce dispositif n'aboutisse à une perturbation profonde des territoires de proximité historiquement structurés en fonction de facteurs locaux tels que l'emplacement de l'hôpital ou l'organisation des transports, en leur substituant des territoires de santé administrativement définis.
Dans ce contexte, le présent article a été entièrement réécrit , au terme de la concertation menée par le groupe de travail sur les soins de proximité dans les territoires 35 ( * ) , par un amendement gouvernemental adopté lors de l'examen du texte par la commission des affaires sociales de l'Assemblée nationale.
Il résulte de cet amendement, qui introduit dans le texte un nouveau chapitre intitulé « Promouvoir les soins primaires et favoriser la structuration des parcours de santé », que la notion de STSP est abandonnée au profit de deux dispositifs nouveaux : l'équipe de soins primaires et la communauté professionnelle territoriale de santé, qui font l'objet respectivement des articles 12 et 12 bis . Ces deux articles, relatifs à la place des professionnels libéraux dans le système de soins, ouvrent une série de dispositions relatives à la territorialisation des parcours de santé et de l'organisation des soins ambulatoires.
Si l'évolution proposée par rapport au texte initial apparaît significative, ces deux dispositifs reprennent en partie les éléments constitutifs du STSP : la dynamique de coopération recherchée au niveau territorial doit s'appuyer sur un diagnostic partagé et se fonder sur une logique de contractualisation entre les différents acteurs.
Les équipes de soins primaires, un mode d'organisation souple consacrant le rôle central du médecin généraliste dans les soins de premier recours
Le présent article comprend désormais un unique paragraphe V , qui vise à insérer dans le code de la santé publique un nouvel article L. 1411-11-1 prévoyant le régime des équipes de soins primaires.
Les équipes de soins primaires regroupent un ensemble de professionnels de santé choisissant d'assurer, sur une base concertée, leurs activités de soins de premier recours, tels que définis par l'article L. 1411-11 du code de la santé publique. Sont ainsi concernés à la fois les professionnels médicaux et les auxiliaires médicaux intervenant en premier recours, ainsi que les pharmaciens . Vos rapporteurs s'interrogent sur la place, dans le dispositif, des médecins spécialistes de premier recours, que constituent par exemple les ophtalmologues ou les gynécologues, pour lesquels rien n'est précisé.
Ces équipes sont organisées autour des médecins généralistes de premier recours , qui voient ainsi clairement affirmé leur rôle de chefs de file et d'acteurs de référence dans les soins primaires. Vos rapporteurs soulignent que cette formulation n'implique cependant en rien l'existence d'une hiérarchie entre les différents professionnels libéraux qui constituent une équipe de soins primaires - d'autant que le patient fait toujours le choix du professionnel de santé auquel il s'adresse.
Ces équipes de soins primaires sont définies comme un simple mode d'organisation indépendant de toute forme juridique. Il est toutefois précisé que cette organisation peut « prendre la forme » d'un centre de santé ou d'une maison de santé 36 ( * ) , dont le régime est prévu par le titre II du livre II de la sixième partie du même code, relatif aux « autres services de santé ». Les équipes de soins primaires constituent ainsi le mode de regroupement générique en matière de soins primaires , qui peut concerner les cas où les professionnels ne souhaitent pas, ou ne peuvent pas, se regrouper sur un seul site, comme ceux où ils décident d'exercer au sein d'une structure commune.
Il est à noter que si le texte ne prévoit aucune possibilité de financement pour les actions menées par les équipes de soins primaires , l'article L. 6323-5 du code de la santé publique prévoit que les centres de santé et les maisons de santé signataires d'un contrat pluriannuel d'objectifs et de moyens (CPOM) passé avec l'ARS peuvent percevoir une dotation de financement du fonds d'intervention régional (FIR) pour l'exercice coordonné des soins. Par ailleurs, l'article 12 bis prévoit la possibilité d'un financement par le FIR pour les communautés professionnelles territoriales de santé (CPTS), auxquelles peuvent adhérer les équipes de soins primaires.
Les équipes de soins primaires sont constituées sur une base volontaire et sur le fondement d'un projet de santé élaboré par les acteurs eux-mêmes , sans intervention de l'ARS, et qui doit permettre de formaliser leurs objectifs ainsi que les besoins associés. Selon les orientations fixées au terme du groupe de travail sur l'organisation des soins de proximité dans les territoires, ces projets de santé incluraient notamment des dispositions relatives à la prise en charge des besoins de soins non programmés, à la continuité et à la coordination des soins. Dans le cas où l'équipe de soins primaires prend la forme d'un centre ou d'une maison de santé, ce document constitue le projet de santé de la structure concernée.
Le second paragraphe de la rédaction proposée pour l'article L. 1411-11-1 définit les objectifs assignés à l'organisation en équipes de soins primaires.
Cette organisation s'inscrit tout d'abord dans une logique de meilleure structuration des parcours de santé visée par l'article 1 er du présent texte, dans une optique de prise en charge coordonnée et de proximité des besoins de soins non programmés .
Le renforcement de la coordination entre les acteurs du premier recours doit ensuite permettre d'emporter des bénéfices s'agissant à la fois de l'amélioration de l'état de santé de la population et de la réduction des inégalités sociales et territoriales de santé.
II - La position de la commission
Votre commission estime que la nouvelle rédaction proposée pour les articles 12 et 12 bis marque une inflexion salutaire, bien qu'encore incomplète , de l'orientation du présent chapitre du texte.
La rédaction initiale constituait en effet un texte d'hyper-administration, qui plaçait l'essentiel du pouvoir de décision entre les mains des directeurs généraux d'ARS. Était ainsi instituée, au travers du SPST, une forme de planification ambulatoire inacceptable pour les praticiens libéraux.
Suivant la logique des conclusions rendues par les différents groupes de travail 37 ( * ) , cette nouvelle rédaction affiche une plus grande prise en compte - quoique encore très largement perfectible - des initiatives de terrain et des dynamiques professionnelles .
Vos rapporteurs soulignent que toute entreprise d'amélioration de la qualité et de l'efficacité des soins ne peut être pensée et mise en oeuvre qu'en partant des professionnels. La logique du STSP, dont les contours étaient en sens inverse définis depuis une vision du service final rendu à la population, apparaissait ainsi dénuée de tout caractère opérationnel.
Si l'on ne peut que se féliciter de voir affirmée la place centrale du premier recours dans l'organisation des soins - suivant en cela la logique ouverte par la loi HPST 38 ( * ) - , vos rapporteurs soulignent que le dispositif proposé répond avant tout à un enjeu d'affichage . Celui-ci n'emporte en effet aucune conséquence sur le plan financier, et recouvre par ailleurs les modes de structuration déjà existants que sont les maisons et les centres de santé, auxquels il superpose un nouveau label général.
Vos rapporteurs regrettent que le texte ne répond pas au véritable enjeu en matière de soins primaires en ne proposant pas de mesures plus ambitieuses quant au statut des médecins généralistes , qui constituent les professionnels de référence en la matière, et sans lesquels la nouvelle organisation proposée ne pourra que rester lettre morte.
L'ensemble des acteurs entendus ont en effet insisté sur la nette désaffection dont souffre aujourd'hui le métier de médecin généraliste . Selon les informations transmises à vos rapporteurs, seulement 20 % des médecins généralistes nouvellement formés opteraient pour une installation libérale dans un délai de cinq ans après le terme de leurs études, et une part non négligeable d'entre eux deviendraient des remplaçants professionnels. Cinq ans après le rapport Hubert 39 ( * ) , la perte d'attractivité de l'exercice libéral de la médecine générale semble donc se confirmer. Cette évolution s'expliquerait notamment par l'accroissement des contraintes, la croissance régulière des tâches administratives, l'illisibilité du statut (notamment par rapport à un statut salarié) ou encore une certaine inéquité, notamment en matière de rémunération, avec les praticiens de second recours.
Vos rapporteurs estiment dès lors indispensable d'engager sans tarder une réflexion d'ampleur sur l'exercice de la profession de médecin généraliste. Celle-ci devrait notamment porter sur le mode de rémunération de professionnels de plus en plus assujettis à l'accomplissement de tâches ne relevant pas d'une stricte fonction soignante. Elle devrait également concerner la formation des futurs médecins généralistes, s'agissant à la fois de l'organisation des stages en milieu ambulatoire et de la structuration de la filière universitaire de médecine générale, qui souffre d'un manque criant de postes d'enseignants titulaires.
Sur proposition de ses rapporteurs, votre commission a apporté une modification rédactionnelle à cet article ( amendement COM-357 ).
Votre commission a adopté cet article ainsi modifié.
Article 12 bis
(art. L.
1431-2, L. 1434-11 et L. 1434-12 [nouveaux] du code de la santé
publique)
Communautés professionnelles territoriales de
santé
Objet : Cet article, inséré par l'Assemblée nationale, institue des communautés professionnelles territoriales de santé regroupant des professionnels du premier et du second recours, ainsi que des acteurs du secteur social et médico-social, autour d'un projet de santé.
I - Le dispositif proposé
Le présent article, introduit par un amendement gouvernemental en commission à l'Assemblée nationale, forme avec l'article 12 un ensemble relatif à la place des professionnels libéraux dans le système de soins, et visant à mettre en oeuvre une dose de territorialisation dans l'organisation des soins ambulatoires.
Il complète le précédent, qui définit les équipes de soins primaires rassemblant des professionnels de premier recours, en donnant la possibilité aux professionnels du premier et du second recours, ainsi qu'aux acteurs sociaux et médico-sociaux, de se regrouper en une forme souple de coopération . Il est ainsi proposé de créer un deuxième étage dans l'organisation locale des soins ambulatoires, rassemblant un ensemble d'acteurs plus large que les équipes de soins primaires, qui en constituent l'unité socle.
Après avoir effectué une coordination, le 1° du paragraphe I introduit ainsi, au chapitre IV du titre III du livre IV de la première partie du code de la santé publique, une nouvelle section 4 relative aux communautés professionnelles territoriales de santé (CPTS).
Un nouvel article L. 1434-11 définit tout d'abord les objectifs, les contours ainsi que le mode de constitution de ces communautés.
Il est ainsi précisé que l'organisation en CPST vise à renforcer la coordination entre les professionnels de santé d'un même territoire, à améliorer la structuration des parcours de santé, ainsi qu'à concourir à la réalisation des objectifs du projet régional de santé (PRS). Du fait de la grande diversité des professionnels potentiellement concernés, la mise en place des CPTS pourrait permettre de mieux organiser la continuité de la prise en charge des patients.
Comme pour les équipes de soins primaires, le principe fixé par la rédaction proposée est que la constitution d'une CPTS résulte de l'initiative des professionnels eux-mêmes . On retrouve donc bien ici le changement de logique engagé avec l'abandon du service public territorial de santé (SPTS), et qui se manifeste d'un point de vue sémantique : avec les notions d' « équipes » et de « professionnels », on se place désormais du point de vue non plus du service rendu, mais de l'organisation et de l'activité des professionnels, sans lesquels aucune évolution du système de soins ne peut être efficacement conduite.
Aux termes de la rédaction proposée, ces communautés rassembleront :
le cas échéant, des professionnels de santé regroupés en une ou plusieurs équipes de soins primaires ;
des acteurs assurant des soins de premier ou de second recours ;
des acteurs médico-sociaux et sociaux concourant à la réalisation des objectifs du PRS.
Selon l'objet de l'amendement gouvernemental de réécriture de l'article 12 introduit à l'Assemblée nationale, la CPTS devra comprendre, a minima , des professionnels organisés en une ou plusieurs équipes de soins primaires, auxquels viendront s'adjoindre, selon les projets des fondateurs de la communauté, des acteurs médicaux ou paramédicaux du premier ou du second recours, ou encore des acteurs médico-sociaux et sociaux. Les équipes de soins primaires constitueraient donc la brique ou l'atome de base de la nouvelle organisation ambulatoire, le regroupement avec une communauté voisine aboutissant à la formation d'un maillage territorial permettant de renforcer la continuité des soins.
Il est enfin précisé que l'organisation en CPTS se fait sur la base d'un projet de santé élaboré par ses membres, qui précise le territoire d'action de la CPTS. Selon l'objet de l'amendement gouvernemental, ce projet de santé doit notamment permettre de formaliser ses objectifs ainsi que les besoins associés. Ce projet de santé doit être transmis à l'ARS .
Le dernier paragraphe de la rédaction proposée pour l'article L. 1434-11 envisage la situation dans laquelle aucune initiative spontanée de regroupement en CPTS ne serait prise, sur un territoire donné, par les professionnels de santé. Dans ce cas, l'ARS a compétence liée pour prendre « les initiatives nécessaires à la constitution de CPTS » , en concertation avec les unions régionales des professionnels de santé (URPS) et les représentants des centres de santé. Selon les éclairages transmis à vos rapporteurs, la nouvelle rédaction proposée verrait le rôle des ARS devenir très secondaire par rapport à ce qui était prévu dans le cadre du STSP : l'intervention de l'ARS, qui n'est justifiée qu'en cas de carence de l'initiative des acteurs de santé, viserait non à faire oeuvre coercitive, mais à susciter les initiatives par le dialogue avec les professionnels.
Le présent article crée également dans le code de la santé publique un nouvel article L. 1434-12 prévoyant la possibilité donnée à l'ARS de contractualiser avec les CPTS au travers de contrats territoriaux de santé .
Ces contrats territoriaux sont passés dans le but de répondre aux besoins identifiés dans le cadre des diagnostics territoriaux résultants des travaux des conseils territoriaux prévus à l'article 38 du présent projet de loi. Ils sont élaborés sur la base des projets de santé établis par les équipes de soins primaires et les CPTS. Ils permettent de formaliser à la fois les missions et les engagements des signataires, les moyens qui y consacrés, ainsi que les modalités de financement, de suivi et d'évaluation des actions ainsi mises en oeuvre. Afin de permettre aux acteurs intéressés - établissements de santé, structures médico-sociales, professionnels de santé libéraux, associations d'usagers agréées - d'en prendre connaissance, ils seront publiés sur le site de l'ARS.
Il est prévu que, dans le cadre des contrats territoriaux de santé, des crédits du FIR puissent être attribués au financement des actions des CPTS, sur décision du directeur général de l'ARS .
La rédaction proposée précise enfin que les équipes de soins primaires comme les CPTS peuvent bénéficier d'une assistance des plateformes territoriales d'appui à la coordination des parcours de santé complexes , organisées par les ARS, et prévues par l'article 14 du présent projet de loi.
Enfin, le 2° du paragraphe I du présent article porte suppression des dispositions du code de la santé publique relatives aux pôles de santé .
Le paragraphe II prévoit la transformation automatique des pôles de santé actuellement existants en CPTS, sauf en cas d'opposition des regroupements concernés.
II - La position de la commission
Dans le même sens que les remarques émises sur l'article 12, votre commission relève que les aménagements apportés, lors de l'examen du texte à l'Assemblée nationale, au dispositif initialement prévu du service territorial de santé au public (STSP), semblent aller dans un sens plus satisfaisant.
Ici encore, l'accent est désormais davantage mis sur les initiatives des professionnels de santé que sur une finalité abstraite en fonction de laquelle ils devraient s'organiser sous l'égide et le pouvoir des ARS.
La possibilité reconnue aux professionnels intervenant dans la prise en charge des patients, dans toute leur diversité - ce qui inclut les médecins généralistes comme spécialistes, les professionnels paramédicaux, ainsi que les acteurs du secteur médico-social dont le rôle est particulièrement important -, d'assurer des missions de coordination dans un cadre librement déterminé par eux , pourrait par ailleurs permettre de renforcer le maillage territorial des soins. Tous les professionnels de santé ne souhaitent pas en effet se regrouper de manière structurelle au sein de maisons de santé pluridisciplinaires ; or, la coordination peut et doit être assurée même en l'absence de murs communs.
Dans cette optique, plusieurs points du texte proposé doivent cependant encore être amendés, clarifiés et précisés afin de rendre le dispositif à la fois plus simple et plus opérationnel , au regard notamment de la réalité quotidienne des professionnels de santé intervenant sur le terrain.
Vos rapporteurs insistent tout d'abord sur la nécessité de clarifier encore la gouvernance du dispositif proposé, qui ne saurait donner un pouvoir coercitif aux ARS en cas de carence des initiatives locales. L'inversion de la logique initialement retenue par le Gouvernement doit être menée à son terme, ce qui passe par la suppression de toute forme de mesures directives en matière d'organisation des professionnels libéraux.
En l'état actuel de la rédaction, la reprise en main par l'ARS de la constitution d'une CPTS demeure en effet automatique dès lors qu'il n'existe pas de mise en place spontanée par les professionnels de santé . Il est certes prévu que les professionnels doivent être associés à cette deuxième phase de la mise en place des CPTS ; il s'agit cependant d'une simple concertation, qui n'engage donc par l'ARS. Dans leur grande majorité, les professionnels de santé entendus ont fait part de leur inquiétude face à ce qui est perçu comme un mouvement de « sur-administration » de la santé.
Vos rapporteurs estiment que le dispositif des CPTS doit être entièrement facultatif et ne pas comprendre de mesures opposables aux professionnels de santé ( amendement COM-363 ). Ils rappellent leur attachement à un mode d'association souple qui permette aux professionnels de se coordonner selon les modalités de leur choix : la mobilisation des acteurs de terrain ne saurait être imposée ou décrétée par les ARS, quelles que soient par ailleurs l'implication et la qualité de l'action de ces dernières. Leur rôle doit dès lors être recentré sur l'information des professionnels, la facilitation de leurs projets de coopération, ou encore sur l'appui méthodologique, à la demande des acteurs.
L'outil de la contractualisation apparaît par ailleurs intéressant, dans la mesure où il peut permettre de renforcer les coopérations autour du patient en offrant une visibilité et une stabilité aux acteurs. Vos rapporteurs s'interrogent cependant sur la lisibilité de l'environnement contractuel proposé aux professionnels, dans la mesure où les contrats territoriaux de santé viennent s'adjoindre aux conventions passées entre les professionnels et les organismes d'assurance maladie, aux contrats locaux de santé (CLS), ou encore aux contrats pluriannuels d'objectifs et de moyens (CPOM) passés par les centres et les maisons de santé.
Ils soulignent par ailleurs que, dès lors que les CPTS sont conçues comme un mode d'organisation générique des soins ambulatoires émanant des professionnels eux-mêmes, et venant compléter le niveau d'organisation fondamental que constituent les équipes de soins primaires, il paraît peu opportun de placer les dispositions y afférentes au sein du chapitre IV du titre III du livre IV de la première partie du code de la santé publique. Celui-ci rassemble en effet, en tenant compte des modifications effectuées par l'article 38, les dispositions relatives aux pouvoirs d'intervention des ARS en matière d'organisation territoriale des soins. Il paraît plus logique de prévoir la mise en oeuvre des CPTS au sein du chapitre relatif à l'organisation des soins , qui comprendra également les dispositions relatives aux équipes de soins primaires ( amendement COM-359 ) .
Vos rapporteurs estiment ensuite que la formulation proposée sur la composition des CPTS, ambiguë, apparaît peu lisible. Elle semble en outre impliquer que l'implication de l'ensemble des acteurs cités est nécessaire à la constitution d'une CPTS. Or, selon les spécificités de chacun des territoires concernés, il est possible qu'une CPTS puisse se constituer même en l'absence d'une équipe de soins primaires, à l'initiative, par exemple, d'un spécialiste libéral.
U ne rédaction alternative permettant une clarification du mode de constitution des CPTS, et visant à donner plus de souplesse aux conditions du regroupement a été adoptée par votre commission ( amendement COM-360 ) : les initiatives locales doivent être autant favorisées que possible et ne doivent pas être contraintes par un cadre trop rigide. Pour que ces CPTS aient véritablement un sens, il est nécessaire que les acteurs du secteur médico-social soient systématiquement impliqués autour des professionnels de santé.
Vos rapporteurs s'interrogent en troisième lieu sur l'articulation du dispositif proposé avec les possibilités existant déjà en matière de regroupement et d'exercice coordonné des acteurs intervenant dans la prise en charge des patients, et qui figurent notamment au sein du titre II du livre III de la sixième partie du code de la santé publique.
Le présent article propose de supprimer les pôles de santé, actuellement prévus par l'article L. 6323-4 du même code, qui avait été introduit par la loi HPST de 2009. De l'avis général des personnes entendues par vos rapporteurs, cette formule de regroupement, actuellement en phase de montée en puissance, laisse entrevoir des résultats encourageants et, d'ores et déjà, des réussites méritant d'être soulignées, notamment en Mayenne.
Vos rapporteurs s'interrogent dès lors sur l'opportunité de déstabiliser l'environnement juridique des regroupements ouverts aux professionnels, si peu de temps après la mise en place des pôles de santé, en proposant d'y substituer un nouveau dispositif .
La question se pose d'autant plus que si les CPTS reprennent certaines des caractéristiques des pôles de santé, d'autres, pourtant intéressantes, en sont absentes. C'est le cas de la mention spécifique de l'articulation avec les autres formes d'exercice en coordination ou en regroupement : les maisons de santé, les centres de santé, les réseaux de santé, les établissements de santé, les établissements et services médico-sociaux, les groupements de coopération sanitaire et les groupements de coopération sociale et médico-sociale.
Vos rapporteurs estiment particulièrement utile de préciser que la coopération doit également se faire avec les établissements de santé , dans la mesure où le bon développement des prises en charge ambulatoires suppose une coordination accrue avec les acteurs du troisième recours. Afin d'augmenter les chances d'un maintien des patients à domicile, l'hôpital doit être reconnu comme un élément du parcours de soins, et non comme une simple solution de substitution en cas de difficulté. Sollicités par vos rapporteurs, les services ministériels ont d'ailleurs indiqué que les établissements de santé du service public hospitalier (SPH) pourraient participer aux CPTS, sur demande de l'ARS.
Il est dès lors proposé, de préférence à l'institution d'un concept supplémentaire au travers de la CPTS, de reprendre la dénomination préexistante des pôles de santé et d'intégrer au présent article les dispositions de l'article L. 6323-4 qui les régit ( amendements COM-358 et COM-361 ). Les pôles de santé actuellement existants pourront continuer à fonctionner, avec une phase de transition pour s'adapter au dispositif renforcé qui résultera du présent article, ce qui permettra de sécuriser les initiatives existantes et d'assurer leur continuité.
Vos rapporteurs ont par ailleurs jugé utile de préciser que la coopération entre les différents acteurs impliqués dans ces pôles de santé renforcés pourra notamment être menée grâce à la télémédecine ( amendement COM-362 ), dans la mesure où cette pratique médicale est particulièrement adaptée aux formes d'exercice en coopération hors les murs.
Ils soulignent enfin la nécessité d'engager une réflexion sur la manière de reconnaître et de valoriser l'engagement des différents professionnels de santé qui prendront l'initiative de la constitution de tels pôles et s'engageront au quotidien pour assurer son bon fonctionnement . Si l'exercice regroupé ou en collaboration constitue un facteur d'attraction pour les jeunes générations de professionnels, il demande cependant du temps de coordination, dans un contexte où la souffrance au travail des libéraux, qui se traduit parfois par un burn-out , va croissante.
Votre commission a par ailleurs adopté un amendement rédactionnel ( amendement COM-364 ) et un amendement de conséquence ( amendement COM-475 ) sur cet article.
Votre commission a adopté cet article ainsi modifié.
Article 12 ter A
[nouveau]
(art. L. 4111-12 et L. 4130-2 [nouveau] du code de la santé
publique)
Missions des médecins spécialistes
Objet : Cet article, inséré par votre commission sur proposition de ses rapporteurs, reconnaît et définit les missions des médecins spécialistes de premier et de deuxième recours.
Votre commission des affaires sociales, considérant que les médecins spécialistes ont été largement oubliés par un projet de loi qui se concentre principalement sur le premier recours - sans pour autant faire directement référence aux spécialités en accès direct -, a souhaité que soient reconnues, sur proposition de ses rapporteurs, les missions particulières des médecins spécialistes ( amendement COM-365 ).
Vos rapporteurs soulignent en effet la place importante que doivent avoir les spécialistes libéraux de second recours dans l'organisation territoriale des soins ambulatoires proposée par le présent projet de loi.
Or, l'oubli de ces professionnels de santé a été souligné à de nombreuses reprises lors des auditions menées par vos rapporteurs. Lorsqu'elle est coordonnée avec le premier recours et avec l'hôpital, leur activité constitue pourtant une alternative précieuse aux hospitalisations intempestives et non coordonnées, notamment grâce à un accès facilité aux soins non programmés. La montée en puissance du virage ambulatoire ne pourra ainsi se faire qu'en s'appuyant sur une offre de deuxième recours efficace. Ici encore, vos rapporteurs insistent sur la nécessité de développer une vision globale de l'organisation de la santé, prenant en compte l'ensemble de ses maillons, et de travailler sur la diversité et la complémentarité des offres de soins et des modes d'exercice.
Vos rapporteurs ont ainsi proposé de reconnaître les missions des médecins spécialistes dans un article dédié du code de la santé publique , sur le modèle de l'article L. 4130-1 qui définit les missions du médecin généraliste de premier recours .
L'intitulé du chapitre préliminaire du titre III du livre premier de la quatrième partie du code de la santé publique, dont la rédaction actuelle fait uniquement référence au médecin généraliste de premier recours, est modifié en conséquence ( 1° du paragraphe II ).
Quatre grandes missions des médecins spécialistes sont définies de manière non exhaustive dans un nouvel article L. 1430-2 du code de la santé publique ( 2° du même paragraphe).
La rédaction proposée précise que ces missions sont exercées en coordination avec le médecin traitant, mais également en lien avec l'hôpital. Le médecin spécialiste a en effet un rôle pivot au sein du système de soins, qui permet notamment de limiter les hospitalisations inutiles ou évitables en permettant un accès aux soins non programmés.
Dans la mesure où l'hôpital doit être compris comme faisant partie intégrante du parcours de soins, il semble par ailleurs préférable de parler de deuxième recours plutôt que de second recours ( paragraphe I ).
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 12 ter
[supprimé]
(art. L. 1434-13 [nouveau] du code de la santé
publique)
Pacte territoire-santé
Objet : Cet article, inséré par l'Assemblée nationale, définit les objectifs, le mode d'adoption et les conditions de mise en oeuvre du pacte territoire-santé.
I - Le dispositif proposé
Le présent article a été introduit par un amendement gouvernemental en commission à l'Assemblée nationale. Il vise à intégrer, au sein du livre IV de la première partie du code de la santé publique, une série de dispositions relatives à un « pacte territoire-santé » - formulation substituée par le Gouvernement à celle de « pacte national de lutte contre les déserts médicaux » lors de l'examen en séance publique.
Il précise tout d'abord l'objet de ce pacte, qui réside dans l'amélioration de l'accès aux soins de proximité en tous points du territoire.
Il définit ensuite les contours du pacte, qui doit contenir une triple série de dispositions relatives à la formation et à l'installation des professionnels de santé, à l'accompagnement de l'évolution de leurs conditions d'exercice, ainsi qu'à la mise en oeuvre d'actions spécifiquement destinées à certains territoires (territoires particulièrement isolés, quartiers prioritaires de la politique de la ville, collectivités d'outre-mer).
Il précise le mode de mise en oeuvre du pacte : celui-ci est arrêté par le ministre chargé de la santé avant application par les agences régionales de santé, en concertation avec les acteurs concernés ainsi qu'avec les conseils territoriaux de santé.
Il prévoit enfin l'organisation du suivi de la mise en oeuvre du pacte, qui doit être effectué par un comité national notamment composé de représentants de professionnels de santé et d'élus.
II - La position de la commission
Le pacte territoire santé, annoncé en décembre 2012 par la ministre de la santé, est déjà mis en oeuvre depuis deux ans, sans qu'un texte législatif n'ait été jusqu'ici nécessaire. Au demeurant, l'article 12 ter n'institue aucun dispositif de portée normative de nature à mettre en oeuvre les orientations qu'il énonce.
Sans préjuger des mesures prises dans le cadre de ce pacte, qui répondent à des objectifs bien évidemment partagés par tous, cette inscription dans la loi paraît relever au mieux d'une inutile volonté de pérenniser un dispositif de nature réglementaire, au pire d'une simple volonté d'affichage incompatible avec l'ambition qui devrait être celle d'une véritable loi de santé.
Votre commission a adopté un amendement de suppression de cet article présenté par ses rapporteurs ( amendement COM-367 ).
Votre commission a supprimé cet article.
Article 12 quater A
[nouveau]
(art. L. 162-5-5 du code de la sécurité
sociale)
Obligation de négocier sur le conventionnement des
médecins
souhaitant s'installer en zones sous-denses ou
sur-denses
Objet : Cet article, inséré par votre commission, sur proposition de ses rapporteurs, instaure une obligation de négocier, dans le cadre de la convention nationale entre les médecins et l'assurance maladie, sur le conventionnement des médecins souhaitant s'installer dans une zone dans laquelle est constaté une insuffisance ou un fort excédent en matière d'offre de soins.
Par l'adoption d'un amendement de ses rapporteurs ( amendement COM-366 ), votre commission a entendu instaurer une obligation de négocier, dans le cadre de la révision de la convention nationale passée entre les médecins et l'assurance maladie, sur les modalités de conventionnement des médecins souhaitant s'installer dans une zone sous-dotée ou, au contraire, sur-dotée en professionnels médicaux.
Cette obligation, qui figurera à l'article L. 162-5-5 du code de la sécurité sociale (soit au sein de la sous-section relative aux relations conventionnelles entre les médecins et l'assurance maladie), sera mise en oeuvre à partir des différents zonages définis par les agences régionales de santé (ARS) pour déterminer les territoires dans lesquels sont constatés ou une insuffisance, ou au contraire un fort excédent en matière d'offre de soins.
Cette disposition vise à offrir une réponse à la question de la répartition des médecins sur le territoire national, qui, si elle constitue un problème d'une particulière acuité, ne saurait être résolue par des mesures coercitives tendant, par exemple, à réguler par la loi l'installation de ces professionnels. Vos rapporteurs insistent sur l'importance du cadre conventionnel pour l'encadrement des modalités d'exercice des différentes professions de santé libérales.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 12 quater
[supprimé]
(art. L. 4130-1 du code de la santé
publique)
Rôle du médecin en matière de soulagement de
la douleur
Objet : Cet article, inséré par l'Assemblée nationale, complète la liste des missions du médecin généraliste de premier recours par la mention de l'administration et de la coordination des soins visant à soulager la douleur.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Véronique Massonneau et plusieurs membres du groupe écologiste avec l'avis favorable de la commission et du Gouvernement.
Il complète la liste des missions du médecin généraliste de premier recours définies à l'article L. 4130-1 du code de la santé publique.
|
Les missions du médecin généraliste L'article L. 4130-1, créé par la loi du 21 juillet 2009 assigne au médecin généraliste de premier recours notamment les missions suivantes : « 1° Contribuer à l'offre de soins ambulatoire, en assurant pour ses patients la prévention, le dépistage, le diagnostic, le traitement et le suivi des maladies ainsi que l'éducation pour la santé. Cette mission peut s'exercer dans les établissements de santé ou médico-sociaux ; 2° Orienter ses patients, selon leurs besoins, dans le système de soins et le secteur médico-social ; 3° S'assurer de la coordination des soins nécessaire à ses patients ; 4° Veiller à l'application individualisée des protocoles et recommandations pour les affections nécessitant des soins prolongés et contribuer au suivi des maladies chroniques, en coopération avec les autres professionnels qui participent à la prise en charge du patient ; 5° S'assurer de la synthèse des informations transmises par les différents professionnels de santé ; 6° Contribuer aux actions de prévention et de dépistage ; 7° Participer à la mission de service public de permanence des soins dans les conditions fixées à l'article L. 6314-1 ; 8° Contribuer à l'accueil et à la formation des stagiaires de deuxième et troisième cycles d'études médicales. » |
Le dispositif proposé consiste en l'insertion d'un 5° bis à l'article L. 4130-1 qui assigne au médecin généraliste de premier recours la mission d'administrer et de coordonner les soins visant à soulager la douleur. Il est précisé qu' « en cas de nécessité, le médecin traitant assurera le lien avec les structures spécialisées dans la prise en charge de la douleur ».
II - La position de la commission
La précision apportée par le présent article apparaît superfétatoire car les médecins de premier recours doivent déjà prendre en charge la douleur compte tenu des obligations qui leur incombent en vertu du code de santé publique et du code de déontologie médicale. L'article L. 1110-5 du code de la santé publique dispose en particulier que « toute personne a le droit de recevoir des soins visant à soulager sa douleur. Celle-ci doit être en toute circonstance prévenue, évaluée, prise en compte ».
C'est pourquoi votre commission, suivant ses rapporteurs, n'a pas jugé opportun de maintenir cet article ( amendement COM-368 ).
Votre commission a supprimé cet article.
Article 13
(art. L. 1431-2, L.
3211-2-3, L. 3212-5,
L. 3221-1 à L. 3221-4, L. 3221-4-1 A [nouveau],
L. 3222-1,
L. 3221-5-1, L. 3311-1 et L. 6143-2 du code de la santé
publique)
Organisation des soins psychiatriques
Objet : Cet article définit une organisation des soins psychiatriques en deux niveaux de coordination, précise l'obligation d'information de certaines autorités en matière de soins psychiatriques sans consentement et modifie le régime des établissements de santé chargés d'assurer les soins psychiatriques sans consentement.
I - Le dispositif proposé
Dans sa version initiale, le présent article visait à renforcer l'organisation territoriale de la santé mentale en instaurant un service territorial de santé au public (STSP) en matière de santé mentale, dans la lignée de ce qui était proposé à l'article 12.
Afin de tenir compte des modifications opérées aux articles 12 et 12 bis au terme des concertations menées par les différents groupes de travail mis en place par la ministre chargé de la santé, qui ont fait apparaître une opposition massive des professionnels de santé à l'instauration d'un STSP organisant les soins ambulatoires, cet article a été entièrement réécrit par un amendement gouvernemental déposé en séance publique à l'Assemblée nationale .
Deux niveaux de coordination pour l'organisation des soins psychiatriques
La rédaction ainsi proposée vise à mettre en place deux niveaux de coordination pour l'organisation des soins psychiatriques et de la santé mentale. C'est l'objet du 3° du paragraphe I .
Ce 3° modifie ainsi le chapitre I er du titre II du livre II de la troisième partie du code de la santé publique, qui porte dans sa rédaction actuelle sur la « sectorisation psychiatrique » et rassemble les articles L. 3221-1 à L. 3221-6. Il est proposé de modifier l'intitulé de ce chapitre en « Politique de santé mentale et organisation de la psychiatrie » 40 ( * ) et de définir une nouvelle rédaction pour les articles L. 3221-1 à L. 3221-4.
L'article L. 3221-1 propose tout d'abord une définition de la politique de santé mentale . Il est précisé qu'elle est mise en oeuvre par plusieurs acteurs : il s'agit, d'une part, des acteurs sanitaires, sociaux et médico-sociaux concernés - ce qui recouvre notamment les établissements autorisés en psychiatrie -, et, d'autre part, des acteurs de la prévention, du logement, de l'hébergement et de l'insertion. Sa mise en oeuvre passe par des actions de prévention, de diagnostic, de soins, de réadaptation et de réinsertion sociale.
L'article L. 3221-3 porte sur le premier niveau de coordination proposé : il s'agit de la coordination de proximité autour de la psychiatrie de secteur , notion à laquelle l'ensemble des acteurs entendus par vos rapporteurs ont rappelé leur attachement.
La rédaction proposée indique que la psychiatrie de secteur constitue désormais une mission spécifique (et non plus une activité) au sein de l'activité plus générale de psychiatrie.
- Trois grands objectifs sont définis pour la psychiatrie de secteur par le I de l'article L. 3221-3.
Il s'agit tout d'abord de garantir un recours de proximité aux soins psychiatriques, en ambulatoire comme en établissement de soins. Il est précisé que cette mission est assurée par des équipes pluriprofessionnelles - ce qui constitue une caractéristique de la sectorisation -, en lien avec les équipes de soins primaires et les communautés professionnelles territoriales de santé (auxquelles votre commission a substitué les pôles de santé) mises en place par les articles 12 et 12 bis .
Il s'agit ensuite de garantir l'accessibilité territoriale et financière des soins psychiatriques.
Il s'agit enfin d'assurer la continuité des soins psychiatriques, quelle que soit la complexité du parcours de soins des patients concernés. Il est précisé que le parcours de soins peut passer par une hospitalisation avec ou sans consentement ; aux termes de l'objet de l'amendement gouvernemental, cette formulation vise à indiquer clairement que la psychiatrie de secteur n'est pas cantonnée aux soins sans consentement.
Il est enfin indiqué que l'organisation en secteurs de la psychiatrie est déclinée de manière spécifique pour les enfants et les adolescents.
- Le II de l'article L. 3221-3 prévoit la participation des établissements de santé assurant la mission de psychiatrie de secteur aux différentes actions menées par les équipes de soins primaires et les communautés professionnelles territoriales de santé (CPTS) que le projet de loi entend substituer aux pôles de santé, ainsi qu'à celles menées dans le cadre du projet territorial de santé mentale. Cette notion renvoie au deuxième niveau de la coordination des soins psychiatriques.
- L'article L. 3221-4 précise les rôles respectifs du directeur général (DG) de l'agence régionale de santé (ARS) et des établissements de santé autorisés en psychiatrie pour l'organisation de la psychiatrie en secteurs .
Il revient tout d'abord au DG de l'ARS de désigner les établissements de santé assurant la mission de psychiatrie de secteur. Ces établissements doivent être autorisés en psychiatrie et assurer le service public hospitalier (SPH). L'ARS définit une zone d'intervention sur laquelle ils interviennent en partenariat avec les autres acteurs.
Il revient ensuite au DG de l'ARS d'organiser avec les établissements de santé la prise en charge des personnes en situation de précarité qui ne disposent pas d'une domiciliation stable sur cette zone d'intervention.
Les établissements de santé déterminent quant à eux les modalités d'organisation et de fonctionnement de la mission de psychiatrie de secteur sur la zone qui leur a été affectée, dans le cadre du projet d'établissement ou des documents définissant la politique médicale.
- Un nouvel article L. 3221-4-1 ( 3° bis ) donne la possibilité aux établissements de passer avec une association de soins, de prévention, de réadaptation et de réhabilitation une convention visant à mettre en oeuvre une démarche thérapeutique.
La nouvelle rédaction proposée pour l'article L. 3221-2 vise à mettre en place une coordination de deuxième niveau associant l'ensemble des acteurs sanitaires, sociaux et médico-sociaux autour d'un diagnostic spécifique, d'un projet territorial de santé mentale et de contrats dédiés .
- Le I de l'article L. 3221-2 définit tout d'abord les modalités de constitution de cette coordination de deuxième niveau à partir d'un projet territorial de santé mentale.
Il est prévu que ce projet est élaboré et mis en oeuvre à l'initiative des professionnels et des établissements . Ceux-ci doivent travailler à un « niveau territorial suffisant » pour permettre, d'une part, l'implication de l'ensemble des acteurs concernés, et, d'autre part, un accès à des modalités et techniques de prise en charge diversifiées.
S'agissant de son contenu, l'objectif porté par le projet territorial de santé mentale doit être de rechercher l'amélioration continue de l'accès des patients à des parcours de santé et de vie de qualité, sécurisés et sans rupture. Le projet doit tenir compte des caractéristiques de la population et du territoire sur lequel il porte.
En cas de carence de l'initiative des professionnels de santé pour se rassembler autour d'un tel projet, il revient au DG de l'ARS de prendre « les dispositions nécessaires pour que l'ensemble du territoire de la région bénéficie d'un projet territorial de santé mentale ».
- Le II de l'article L. 3221-2 prévoit que le projet territorial de santé mentale doit être établi sur la base d'un diagnostic territorial partagé , établi par les acteurs du territoire. Ce diagnostic doit permettre d'identifier les insuffisances relatives aux services concourant à la prise en charge de la santé mentale ; il doit également formuler des préconisations permettant d'y remédier.
Ce II précise par ailleurs que différentes catégories d'acteurs sont associées au projet territorial de santé mentale : les représentants des usagers, les professionnels de santé, les établissements de santé, les établissements et services médico-sociaux, les organismes locaux d'assurance maladie, les services et les établissements publics de l'Etat concernés, les collectivités territoriales, les conseils locaux de santé, les conseils locaux de santé mentale, ainsi que, le cas échéant, toute autre commission créée par les collectivités territoriales pour traiter des sujets de santé mentale.
Il est également indiqué que, tout comme des diagnostics territoriaux, les projets territoriaux de santé mentale doivent tenir compte des projets définis par les équipes de soins primaires et les pôles de santé.
- Le III de l'article L. 3221-2 définit le contenu du projet territorial de santé mentale .
Il est notamment prévu que, dans le but d'organiser l'accès de la population à la prévention, aux soins et prises en charge, ainsi qu'à l'accompagnement et à l'insertion sociale, ils doivent prévoir les modalités de l'accès à un ensemble de dispositifs et de services répondant à des thématiques prioritaires qui seront déterminées par voie réglementaire . Selon l'objet de l'amendement gouvernemental, il pourrait notamment s'agir de l'insertion des personnes en situation de handicap psychique, de la réponse à apporter aux troubles addictifs, de la prise en charge des troubles mentaux fréquents, ou encore de la psychiatrie des personnes âgées et des adolescents.
- Le IV définit les modalités selon lesquelles le diagnostic territorial partagé et le projet territorial de santé mentale sont arrêtés et communiqués aux différents acteurs .
Il est tout d'abord prévu que ces deux documents sont arrêtés par le DG de l'ARS , après avis des conseils locaux de santé mentale et du conseil territorial de santé (que votre commission a souhaité supprimer dans le cadre de l'article 38).
Le DG de l'ARS est également chargé de l'information de la conférence régionale de la santé et de l'autonomie (CRSA) quant aux diagnostics et aux projets, et assure leur publication.
- Le V porte sur le contrat territorial de santé mentale qui peut être conclu, pour la mise en oeuvre du projet territorial de santé mentale, entre l'ARS et les acteurs du territoire. Ce contrat fixe l'action, les missions et les engagements des signataires, les moyens associés, les modalités de financement ainsi que celles du suivi et de l'évaluation.
Il est prévu que ces différentes actions peuvent être déclinées au sein de conseils locaux de santé mentale, tandis que les conseils territoriaux de santé (que votre commission a souhaité supprimer) doivent comprendre une commission spécialisée en santé mentale.
- Le VI ouvre la possibilité aux établissements signataires d'un même contrat territorial de santé de constituer entre eux une communauté psychiatrique de territoire pour la mise en oeuvre d'un projet médical commun.
- Le 1° A du paragraphe I procède à une coordination avec ces dispositions.
Les modifications portant sur l'information de certaines autorités s'agissant des mesures de soins psychiatriques sans consentement
Les 2° bis à 2° sexies du paragraphe I du présent article prévoient plusieurs séries de modifications relatives à l'information de certaines autorités s'agissant des mesures de soins psychiatriques sans consentement.
Les modifications proposées portent d'abord sur l'information du représentant de l'Etat dans le département, ou, à Paris, du préfet de police (2° bis a) et 2° ter ), qui est organisée par les articles L. 3212-5 et L. 3212-7 du code de la santé publique.
Dans sa rédaction actuelle, l'article L. 3212-5 prévoit que toute décision d'admission d'une personne en soins psychiatriques doit faire l'objet d'une information, par le directeur de l'établissement d'accueil, du préfet ou, à Paris, du préfet de police, ainsi que de la commission départementale des soins psychiatriques. Dans ce cadre, le directeur de l'établissement d'accueil doit également procéder à la communication de plusieurs documents : une copie du certificat médical d'admission, du bulletin d'entrée, ainsi que des certificats médicaux établis par le psychiatre de l'établissement d'accueil.
L'article L. 3212-7 prévoit une obligation de transmission des copies de certificats médicaux, des avis médicaux ou des attestations délivrées lors des phases ultérieures de soins psychiatriques sans consentement lorsque le directeur de l'établissement décide le maintien de soins psychiatriques à l'issue d'une première période de soins.
Le présent article tend à supprimer l'obligation de transmission de ces documents au préfet ou au préfet de police prévue par ces deux articles. Il ne revient pas, en revanche, sur l'obligation d'informer le préfet ou le préfet de police de la décision d'admission d'une personne en soins psychiatriques sans consentement.
Les modifications proposées tendent ensuite à supprimer l'obligation de transmission de certaines informations au parquet en cas d'hospitalisation sans consentement ( 2° bis b) ), prévue par le II de l'article L. 3212-5 du code de la santé publique.
Dans sa rédaction actuelle, le II de l'article L. 3212-5 prévoit l'obligation pour le directeur de l'établissement d'accueil de notifier au procureur de la République les noms, prénoms, profession, résidence habituelle ou lieu de séjour de la personne faisant l'objet des soins, ainsi que ceux, le cas échéant, de la personne qui a demandé l'admission.
Ainsi que le souligne notre collègue André Reichardt dans son rapport pour avis 41 ( * ) , cette information est devenue inutile et encombrante pour les juridictions qui reçoivent ces documents en double depuis la mise en place, par la loi du 5 juillet 2011 42 ( * ) , d'un contrôle périodique systématique du juge des libertés et de la détention prévu à l'article L. 3211-12-1 du code de la santé publique. En outre, le procureur de la République pourra toujours être saisi à tout moment par la personne hospitalisée elle-même, ou encore par la commission départementale des soins psychiatriques.
Le 2° quater procède à une coordination à l'article L. 3212-8, qui prévoit la transmission aux procureurs de la République de l'information selon laquelle la mesure d'hospitalisation sans consentement a pris fin.
Les modifications portant sur les dispositions relatives aux établissements de santé chargés d'assurer les soins psychiatriques sans consentement
Le présent article procède enfin à une nouvelle rédaction globale de l'article L. 3222-1 du code de la santé publique, qui porte sur le régime des établissements autorisés en psychiatrie chargés d'assurer les soins sans consentement.
La rédaction proposée maintient le principe de la désignation de ces établissements par le DG de l'ARS après avis du représentant de l'Etat (I). Elle maintient également le principe de la définition d'une zone géographique d'exercice dans le cadre d'un contrat pluriannuel d'objectifs et de moyens (II).
Elle actualise cependant la définition des moyens mis en oeuvre pour tenir compte des dispositions portées par le présent projet de loi (III). Il est ainsi prévu que les modalités de coordination avec la psychiatrie de secteur doivent être précisées dans le projet d'établissement, pour les établissements publics, et dans les documents fixant la politique médicale, pour les établissements privés.
Le IV prévoit enfin que les établissements de santé privés désignés pour assurer des soins psychiatriques sans consentement mais ne participant pas au service public hospitalier (SPH) doivent garantir les principes prévus à l'article L. 6112-2 dans sa rédaction issue de l'article 26 du projet de loi.
Les 2°, 4° c), 5° et le 6° du paragraphe I du présent article procèdent à diverses coordinations.
Le paragraphe II prévoit la remise d'un rapport par le Gouvernement au Parlement sur la mise en oeuvre de la politique de santé mentale, dans un délai de trois ans à compter de la promulgation de la loi.
II - La position de la commission
Votre commission n'a pas souhaité revenir sur l'organisation proposée pour la coordination de premier niveau des soins psychiatriques. L'ensemble des acteurs entendus par vos rapporteurs ont en effet salué la protection et la réaffirmation de la notion de psychiatrie de secteur , qui avait pu sembler partiellement remise en cause par la définition de territoires de santé dans le cadre de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST).
Elle a cependant modifié le dispositif proposé pour l'organisation de la coopération de deuxième niveau, qui reprend le mécanisme proposé pour les communautés professionnelles territoriales de santé (CPTS).
Il est en effet prévu que l'ARS reprenne la main en cas de carence des professionnels. Ainsi que l'indique l'objet de l'amendement gouvernemental, il s'agit ainsi de créer « l'obligation pour les projets territoriaux d'organiser un ensemble de dispositifs et services permettant de garantir aux personnes concernées l'accès à tous les soins que leur état de santé requiert et à l'accompagnement adapté à leur situation sociale ».
Rappelant que la coopération des professionnels de santé ne se décrète pas et qu'elle ne saurait être effective dès lors qu'elle n'est plus de leur initiative, votre commission a supprimé, sur proposition de ses rapporteurs, les dispositions permettant à l'ARS de se substituer aux professionnels pour l'élaboration et la mise en oeuvre d'un projet territorial de santé mentale ( amendement COM-476 ). Le dispositif est ainsi mis en cohérence avec la solution retenue par la commission à l'article 12 bis .
Il est par ailleurs prévu, selon une logique assez obscure, que les projets territoriaux de santé mentale, s'ils sont élaborés et mis en oeuvre à l'initiative des professionnels, sont en revanche arrêtés par le DG de l'ARS, qui peut ensuite le réviser ou le compléter à tout moment. Par le même amendement, votre commission a supprimé cette deuxième disposition qui apparaît en contradiction avec la volonté de favoriser les initiatives des professionnels de santé.
Votre commission a également adopté un amendement ( amendement COM-52 ) proposé par la commission des lois à l'initiative de son rapporteur pour avis, et qui vise à prévoir expressément, à l'article L. 3222-1 du code de la santé publique, que seuls les établissements autorisés en psychiatrie peuvent assurer des soins psychiatriques sans consentement (amendement COM-52).
Cette rédaction permettra de clarifier la situation particulière de l'infirmerie psychiatrique de la préfecture de police de Paris, structure qui accueille des patients en hospitalisation psychiatrique sans consentement alors même qu'elle ne constitue pas un établissement de soins au sens du code de la santé publique et n'est donc pas soumise aux mêmes contrôles que ces établissements.
Votre commission a adopté cet article ainsi modifié.
Article 13 bis
(art. L.
3211-12-1 du code de la santé publique)
Contrôle du juge des
libertés et de la détention
en cas d'hospitalisation sans
consentement
Objet : Cet article, inséré par l'Assemblée nationale, vise à préciser le champ du contrôle du juge des libertés et de la détention en cas d'hospitalisation sans consentement.
I - Le dispositif proposé
Cet article, qui vise à préciser le champ du contrôle du juge des libertés et de la détention en cas d'hospitalisation sans consentement, a été introduit à la suite de l'adoption d'un amendement de notre collègue député Denys Robiliard par la commission des affaires sociales de l'Assemblée nationale.
L'article L. 3211-12-1 du code de la santé publique prévoit un contrôle du juge des libertés et de la détention (JLD) dans plusieurs hypothèses et selon différentes modalités.
Ce contrôle doit notamment intervenir avant l'expiration d'un délai de six mois à compter des décisions prises par le JLD en application des articles L. 3211-12 (qui porte sur le contrôle en mainlevée) ou L. 3213-9-1 (qui concerne la décision prise à la suite d'un différend entre deux psychiatres et le préfet pour les patients soumis au régime de droit commun de la levée de soins), lorsque le patient a été maintenu en hospitalisation complète de manière continue depuis cette décision.
Le présent article complète ces dispositions en ajoutant que ce contrôle au bout de six mois doit également intervenir à compter du prononcé des décisions prises par le JLD sur le fondement des articles L. 3213-3 et L. 3213-8 .
L'article L. 3213-3 concerne la validation par le JLD du maintien de l'hospitalisation complète décidé par le représentant de l'État dans le département alors qu'une prise en charge sous une autre forme était envisagée.
L'article L. 3213-8 porte sur la décision par laquelle le JLD valide le maintien de la mesure de soins psychiatriques décidé par le représentant de l'État dans le département alors qu'il était envisagé de lever cette mesure.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 13 ter
(art. L.
3211-12-2 du code de la santé publique)
Transfert d'une personne en
soins psychiatriques
dans un autre établissement de santé
Objet : Cet article, inséré par l'Assemblée nationale, clarifie la détermination du lieu de l'audience du juge des libertés et de la détention en cas de transfert de la personne faisant l'objet de soins.
I - Le dispositif proposé
Le présent article résulte de l'adoption, en commission des affaires sociales à l'Assemblée nationale, de deux amendements identiques présentés par notre collègue député Denys Robiliard et par le Gouvernement.
Il s'agit de clarifier les dispositions de l'article L. 3211-12-2 du code de la santé publique afin de déterminer le lieu de l'audience du juge des libertés et de la détention (JLD) dans le cas où la personne recevant des soins psychiatriques est transférée dans un autre établissement postérieurement à la saisine du juge .
La rédaction actuelle de cet article prévoit le principe selon lequel cette audience se tient dans une salle d'audience attribuée au ministère de la justice et spécialement aménagée sur l'emprise de l'établissement d'accueil. En cas de transfert de la personne faisant l'objet des soins postérieurement à la saisine du juge, il n'est cependant pas précisé si l'établissement d'accueil est celui dans lequel se trouvait le patient au moment où le juge a été saisi ou celui dans lequel se trouve le patient au moment où le juge statue.
Le présent article indique que c'est alors l'établissement dans lequel la prise en charge du patient était assurée au moment de la saisine qui constitue l'établissement d'accueil.
II - La position de la commission
Selon les informations transmises à vos rapporteurs, la solution ainsi proposée est celle qui permet le mieux de garantir que le JLD pourra effectivement statuer dans un délai de douze jours à compter de l'admission prononcée, après avoir été saisi dans un délai de huit jours à compter de cette admission, ainsi que le prévoit l'article L. 3211-12-1 du code de la santé publique.
Votre commission a adopté cet article sans modification.
Article 13 quater
(art. L. 3222-5-1 [nouveau] du code de la
santé publique)
Encadrement du placement
en chambre d'isolement
et de la contention
Objet : Cet article, inséré par l'Assemblée nationale, définit un encadrement juridique du placement en isolement et de la contention.
I - Le dispositif proposé
Le présent article a été introduit dans le texte lors de son examen à l'Assemblée nationale en commission des affaires sociales, par l'adoption d'un amendement de notre collègue député Denys Robiliard. Il est inspiré des conclusions de la mission d'information sur la santé mentale et l'avenir de la psychiatrie 43 ( * ) dont Denys Robiliard était le rapporteu r.
Il propose un encadrement juridique du placement en isolement et de la contention , qui constituent des mesures restrictives de liberté mises en oeuvre dans les établissements de soins psychiatriques.
Le premier alinéa de la rédaction proposée définit tout d'abord les circonstances dans lesquelles il peut être recouru à ces pratiques. Il est précisé qu'il s'agit de solutions de derniers recours , qui ne peuvent être mises en oeuvre que dans le but de « prévenir un dommage immédiat ou imminent pour le patient ou pour autrui ».
Plusieurs conditions sont ensuite déterminées pour la mise en oeuvre du placement en chambre d'isolement et de la contention. Elle ne pourra tout d'abord être déclenchée que par une « décision » d'un psychiatre et pour une durée limitée. Il est également prévu qu'elle fasse l'objet d'une « surveillance stricte confiée par l'établissement à des professionnels de santé désignés à cette fin ».
Les deuxième et troisième alinéas comportent plusieurs dispositions visant à améliorer la transparence de la mise en oeuvre de ces mesures et à renforcer leur contrôle .
Les établissements désignés pour assurer des soins psychiatriques sans consentement auront l'obligation de tenir, sous forme numérique s'ils le souhaitent, un registre retraçant, pour chaque mesure d'isolement ou de contention, « le nom du psychiatre l'ayant décidée, sa date et son heure, sa durée ainsi que le nom des professionnels de santé l'ayant surveillée ». Ce registre pourra être consulté par la commission départementale des soins psychiatriques, le contrôleur général des lieux de privation de liberté ou ses délégués, ainsi que par les parlementaires.
Chaque établissement a par ailleurs l'obligation d'établir chaque année un rapport rendant compte de ses pratiques en matière d'isolement et de contention ainsi que des actions mises en oeuvre pour limiter le recours à ces méthodes. La rédaction proposée prévoit la transmission de ce rapport à la commission des usagers et au conseil de surveillance, qui feront connaître leur avis.
II - La position de la commission
Vos rapporteurs saluent la mise en place de cet encadrement juridique. Celui-ci permettra en effet de répondre aux recommandations régulièrement formulées par le contrôleur général des lieux de privation de liberté et d'assurer le respect des principes fixés par l'article L. 3211-3 du code de la santé publique. Celui-ci prévoit en effet que les restrictions à l'exercice des libertés individuelles des personnes faisant l'objet de soins psychiatriques doivent être « adaptées, nécessaires et proportionnées », la dignité de la personne devant toujours être respectée.
Il permettra également de prévenir les situations, évoquées lors des auditions conduites par vos rapporteurs, dans lesquelles les mesures d'isolement et de contention seraient utilisées comme des sanctions ou comme des palliatifs au manque croissant de moyens dont disposent les services de psychiatrie.
Votre commission a adopté, sur proposition du rapporteur pour avis de la commission des lois, deux amendements à cet article.
Le premier vise à codifier les dispositions du présent article dans le code de la santé publique, sous la forme d'un nouvel article L. 3222-5-1 ( amendement COM-53 ). Il s'agit ainsi d'améliorer la lisibilité du droit et l'accessibilité de cette importante disposition.
Le second est un amendement de précision rédactionnelle portant sur la commission et le conseil visés par le troisième alinéa ( amendement COM-54 ).
Elle a également adopté, à l'initiative de notre collègue sénateur Jean-Pierre Grand, un amendement visant à remplacer les termes de « placement en chambre d'isolement » par ceux d' « admission en chambre d'isolement », et la notion de « décision d'un psychiatre » par celle de « prescription d'un psychiatre » ( amendement COM-144 ). Cette précision sémantique n'est pas neutre, puisqu'elle permet d'affirmer que les actes d'isolement et de contention effectués dans le cadre d'une prise en charge psychiatrique sont bien des actes thérapeutiques.
Votre commission a adopté cet article ainsi modifié.
Article 13 quinquies
Rapport
sur l'infirmerie psychiatrique
de la préfecture de police de
Paris
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que le Gouvernement présent au Parlement, dans un délai de six mois à compter de la promulgation de la loi, un rapport sur l'évolution de l'organisation de l'infirmerie psychiatrique de la préfecture de police de Paris.
I - Le dispositif proposé
Le présent article résulte de l'adoption, lors de l'examen du texte en commission des affaires sociales à l'Assemblée nationale, d'un amendement présenté par notre collègue députée Dominique Orliac.
Il est composé d'un unique alinéa prévoyant que le Gouvernement doit présenter au Parlement, dans un délai de six mois à compter de la promulgation du présent projet de loi, un rapport sur l'évolution de l'organisation de l'infirmerie psychiatrique de la préfecture de police de Paris (IPPPP). Ce rapport doit permettre d'évaluer la progression de sa mise en conformité avec le régime de protection des personnes présentant des troubles psychiques et relevant de soins psychiatriques sans consentement.
II - La position de la commission
Vos rapporteurs rappellent que l'infirmerie psychiatrique de la préfecture de police de Paris constitue une structure sui generis , qui n'a pas d'équivalent sur le territoire national. Tandis que les services accueillant des personnes nécessitant des soins psychiatriques sont habituellement situés dans des établissements de santé autorisés en psychiatrie, l'IPPPP est un service interne de la préfecture de police de Paris, qui relève de la direction des transports et de la protection du public.
Cette situation a déjà fait l'objet de plusieurs observations formulées par le contrôleur général des lieux de privation de liberté, mais également par le Conseil d'Etat. Le juge administratif a considéré, par une décision du 20 novembre 2009, que la conduite d'une personne à l'IPPPP constitue une mesure de police administrative à caractère provisoire destinée principalement à l'observation de la personne concernée, mais doit être regardée comme une hospitalisation sans consentement.
En se fondant sur ces observations, votre commission a adopté un amendement présenté par M. André Reichardt, rapporteur pour avis au nom de la commission des lois, qui propose que le rapport intègre une évaluation de l'impact des modifications retenues à l'article 13 sur le fonctionnement de l'infirmerie psychiatrique de la préfecture de police de Paris ( amendement COM-55 ). Cet amendement repousse en conséquence le délai de remise de ce rapport, pour permettre de disposer d'une évaluation effective de ces modifications, à deux ans après l'entrée en vigueur de la présente loi.
Votre commission a adopté cet article ainsi modifié.
Article 14
(art.
L. 1431-2 et L. 6327-1, L. 6327-2 et L. 6327-3 [nouveaux]
du code de
la santé publique)
Appui aux professionnels
pour la coordination
des parcours complexes
Objet : Cet article vise à mettre en oeuvre un service d'appui à la coordination des parcours complexes, piloté par l'agence régionale de santé (ARS), à destination des professionnels de santé, sociaux et médico-sociaux.
I - Le dispositif proposé
Le présent article vise à mettre en place, à destination des professionnels intervenant dans la prise en charge des patients, un service d'appui à la coordination des parcours de santé complexes, qui sera rendu au travers de plateformes intégrées pilotées par les agences régionales de santé (ARS).
Il s'agit de répondre aux besoins des professionnels de santé dans leurs activités relatives à l'organisation globale de la prise en charge de leurs patients, à laquelle certains professionnels estiment devoir consacrer un temps déraisonnable au regard de leurs activités de soins . Selon l'objet de l'amendement gouvernemental introduit en commission des affaires sociales à l'Assemblée nationale, les fonctions d'appui doivent être envisagées comme « complémentaires à l'exercice clinique des professionnels de santé » : « en lien avec le soin, elles assurent l'assistance logistique ou l'aide médico-sociale ou sociale » nécessaire à la prise en charge des patients.
L'étude d'impact annexée au présent projet de loi cite, à titre d'exemples de services qui pourraient être rendus par ces plateformes, la préparation d'un retour à domicile après hospitalisation d'un patient isolé et temporairement peu mobile, ou encore la prise de rendez-vous avec des professionnels libéraux.
L'article introduit ainsi, en fin du titre II du livre III de la sixième partie du code de la santé publique relatif aux « Autres services de santé », un chapitre VII portant sur les « Fonctions d'appui aux professionnels pour la coordination des parcours de santé complexes » et composé de trois articles nouveaux.
L'article L. 6327-1 comprend des éléments de définition et relatifs au déclenchement et à l'organisation des fonctions d'appui.
Il définit tout d'abord les fonctions d'appui comme l'ensemble des activités ou des prestations mises en place en soutien des professionnels de santé, sociaux et médico-sociaux dans la prise en charge des cas complexes - le parcours de santé complexe étant caractérisé par l'intervention de plusieurs catégories de professionnels, rendue nécessaire par l'état de santé, le handicap ou la situation sociale du patient.
Il est précisé que l'un des objectifs de ces fonctions d'appui consiste à éviter les hospitalisations inutiles et les ré-hospitalisations précoces, ainsi que les ruptures dans le parcours de soins.
Le déclenchement du recours aux fonctions d'appui revient au médecin traitant ou à tout médecin en lien avec le médecin traitant . Il est précisé que le recours à ces fonctions d'appui doit être fait de manière à les intégrer dans la prise en charge globale des patients.
Il est prévu que ces fonctions d'appui sont organisées par les ARS , en concertation avec les représentants des professionnels et des usagers.
Il est enfin indiqué que les équipes de soins primaires et les communautés professionnelles territoriales de santé - votre commission ayant substitué à ces dernières un renforcement des pôles de santé - peuvent mettre en oeuvre les fonctions d'appui.
L'article L. 6327-2 prévoit la possibilité pour l'ARS d'organiser les fonctions d'appui en constituant, par voie de convention avec les acteurs du système de santé, des plateformes intégrées dénommées « plateformes territoriales d'appui à la coordination des parcours de santé complexes ».
Ces conventions seront passées entre l'ARS et « un ou plusieurs acteurs du système de santé », étant spécifiquement précisé que les établissements ayant une activité d'hospitalisation à domicile peuvent participer à une ou plusieurs plateformes.
Ces conventions devront définir les missions, les engagements et les apports des différents signataires. Cette disposition laisse à penser que ces plateformes ne viendront pas unifier et intégrer l'action des différentes structures et des divers dispositifs déjà actifs en matière de coordination (centres locaux d'information et de coordination gérontologique - Clic, maisons pour l'autonomie et l'intégration des malades Alzheimer - Maia, parcours de santé des personnes âgées en risque de perte d'autonomie - Paerpa), contrairement à ce qui était annoncé par l'étude d'impact. Il s'agira donc d'une strate supérieure venant coiffer certains de ces dispositifs, avec une configuration qui dépendra de la convention passée par l'ARS .
II - La position de la commission
Sans remettre en cause la nécessité d'engager une réflexion sur la manière de prendre en charge les tâches de coordination qui occupent une place grandissante dans l'activité des professionnels de santé, vos rapporteurs s'interrogent sur le caractère opérationnel du dispositif proposé . Ils réaffirment leur souhait de voir engagée une réflexion d'ampleur sur l'exercice et le statut du médecin généraliste, et notamment sur le mode de rémunération de ces professionnels particulièrement et de plus en plus assujettis à l'accomplissement de tâches ne relevant pas d'une stricte fonction soignante.
La répartition des compétences entre les différents acteurs intervenant dans les fonctions d'appui paraît en outre assez obscure, dans la mesure où le texte évoque un « déclenchement » par le médecin traitant, une « organisation » par les ARS, et « également une mise en oeuvre » par les équipes de soins primaires et les communautés professionnelles territoriales de santé. Si, à l'initiative de vos rapporteurs, la commission a apporté une clarification rédactionnelle ( amendement COM-370 ), des précisions seront bienvenues sur ce point en séance.
Votre commission a par ailleurs adopté, sur proposition de ses rapporteurs, un amendement tendant à prévoir que les fonctions d'appui font l'objet d'une évaluation annuelle en concertation avec les représentants des professionnels et des usagers ( amendement COM-369 ).
Votre commission a adopté cet article ainsi modifié.
CHAPITRE II
FACILITER L'ACCÈS AUX SOINS DE
PREMIER RECOURS [suppression maintenue de la division et de
l'intitulé]
Article 15
(art. L.
6314-1 du code de la santé publique)
Numéro national de
permanence des soins
Objet : Cet article vise à mettre en place un numéro d'appel harmonisé au plan national pour l'accès à la régulation médicale de la permanence des soins, en laissant subsister les numéros propres aux associations de permanence des soins.
I - Le dispositif proposé
Le présent article vise à améliorer la lisibilité de la régulation médicale de la permanence des soins ambulatoires (PDSA) en mettant en place un numéro harmonisé au plan national.
Prévue par l'article L. 6314-1 du code de la santé publique, la permanence des soins ambulatoires (PDSA) vise à répondre aux demandes de soins non programmés et ne relevant pas d'urgences vitales qui interviennent aux horaires de fermeture des cabinets médicaux . Elle est ainsi assurée chaque jour de 20 heures à 8 heures, ainsi que les week-ends et jours fériés, sur l'ensemble du territoire.
De même que la permanence des soins assurée par les établissements de santé (PDES), la PDSA a été érigée en mission de service public par la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST).
La PDSA est assurée, « en collaboration avec les établissements de santé » et « dans le cadre de leur activité libérale », par des médecins de garde et d'astreinte exerçant en cabinet, en centre de santé, ou appartenant à une association de permanence des soins - le premier réseau étant celui de la fédération « SOS médecins », qui regroupe 63 associations sur l'ensemble du territoire. Depuis 2002 et l'abandon de l'obligation déontologique individuelle de participation aux services de garde, l'organisation de la PDSA repose sur une obligation collective et le volontariat individuel des médecins exerçant en ville, qui assurent alors des astreintes sectorisées.
L'organisation de la PDSA repose sur une régulation téléphonique préalable , qui s'analyse comme un acte médical individuel visant à définir la réponse optimale à apporter à une demande de soins non programmée. Le médecin régulateur, au terme d'un entretien avec le patient ou une personne se trouvant à ses côtés, peut ainsi délivrer un conseil médical, demander l'intervention d'un médecin de permanence, orienter le patient vers un service d'urgences, ou encore autoriser le déclenchement d'une équipe de service mobile d'urgence et de réanimation (SMUR).
En application du troisième alinéa de l'article L. 6314-1 du code de la santé publique , la régulation téléphonique de la permanence des soins est accessible sur l'ensemble du territoire national à la fois :
par un numéro de téléphone national commun avec celui de l'aide médicale urgente (le 15) ;
par les numéros des associations de permanence des soins disposant de plateformes d'appel interconnectées avec ce numéro national, dès lors que ces plateformes assurent une régulation médicale des appels (à titre d'exemple, l'association SOS Médecins dispose d'un numéro à quatre chiffres, le 3624, qui s'inscrit dans ce cadre).
A ces numéros s'ajoutent des numéros de régulations régionales et départementales à 10 ou 4 chiffres.
Coexistent dès lors une multiplicité de numéros d'appel , différents dans chaque département, permettant d'accéder à la permanence des soins.
Cette situation nuit à la lisibilité du dispositif d'accès à la PDSA , qui permet pourtant d'éviter le recours inutile à l'hospitalisation et l'engorgement des urgences. Dans un récent rapport consacré à la PDSA 44 ( * ) , notre collègue députée Catherine Lemorton relevait ainsi que la première difficulté en la matière « tient à la visibilité du système de permanence des soins », dans la mesure où, « pour beaucoup de concitoyens, l'organisation de la permanence des soins reste absconse ».
Cette difficulté tient en partie à la confusion qui résulte de la coexistence en un même lieu d'un centre d'appels compétent à la fois pour l'aide médicale urgente et la PDSA ; cette organisation mal connue ne permet pas aux citoyens d'identifier clairement les missions spécifiques de la PDSA. Le rapport souligne par ailleurs que dans de nombreux cas, l'interconnexion entre le numéro national et le numéro des associations de permanence des soins n'est pas réalisée.
Ainsi, 60 % seulement des actes médicaux relevant de la permanence des soins passeraient par la régulation médicale, de nombreux patients se rendant directement aux urgences ou chez leur médecin traitant en urgence.
Pour remédier à cette situation, le présent article modifie le troisième alinéa de l'article L. 6314-1 du code de la santé publique, qui se voit remplacé par deux nouveaux alinéas.
Le premier d'entre eux prévoit que la régulation médicale de la permanence des soins est accessible gratuitement soit par un numéro national de permanence des soins, soit par le numéro d'aide médicale urgente (le 15) .
Il revient au directeur de chaque ARS de déterminer lequel des deux numéros sera utilisé, après consultation des représentants des professionnels de santé et après avis du représentant de l'Etat territorialement compétent. Le système proposé met donc fin à la coexistence des différents numéros de régulation régionale et départementale à quatre ou dix chiffres et emporte une harmonisation au moins sur le plan régional
Il est par ailleurs précisé que dans le cas où l'ARS choisirait d'utiliser le numéro de l'aide médicale urgente, la régulation téléphonique de la permanence des soins restera accessible par le numéro national défini pour la permanence des soins .
Subsiste donc un système à double numéro. Selon l'étude d'impact annexée au présent projet de loi, ce choix a été fait dans le but de créer un numéro d'accès dédié permettant de rendre la PDSA directement identifiable, tout en préservant l'organisation en vigueur dans les régions où les ARS ont déjà choisi de mutualiser la PDSA et l'aide médicale urgente en optant pour ce faire pour le 15.
Cet alinéa prévoit enfin que ce dispositif de permanence devra être connecté avec les dispositifs d'intervention en urgence en matière psychiatrique.
Le deuxième alinéa proposé reprend le dispositif actuellement en vigueur en prévoyant que la régulation médicale téléphonique est également accessible par les numéros des associations de permanence des soins disposant de plateformes d'appel interconnectées avec ce numéro national, dès lors que ces plateformes assurent une régulation médicale des appels.
II - La position de la commission
Vos rapporteurs ne cachent pas leur perplexité devant cet article qui, affichant l'ambition de créer un numéro de téléphone unique pour l'accès à la régulation médicale de la permanence des soins... ajoute finalement un troisième numéro aux deux numéros actuellement prévus par l'article L. 6314-1.
Si l'on peut comprendre le souci d'assurer une forme de continuité à l'organisation actuellement en place dans certaines régions, il ne paraît pas de bonne administration d'en faire pâtir la lisibilité de l'accès à la permanence des soins - d'autant que le rapport précité de notre collègue députée Catherine Lemorton indique clairement que la visibilité et l'identification de la PDSA souffre de sa confusion avec l'aide médicale urgente, notamment lorsque ces deux services sont accessibles par le même numéro 15.
Vos rapporteurs ont donc proposé une rédaction alternative pour le troisième alinéa de l'article L. 6314-1 du code de la santé publique, visant à tenir compte à la fois de l'organisation des régions qui ont choisi de mutualiser l'accès à la PDSA et à l'AMU, et de l'objectif de donner de la visibilité au dispositif de la permanence des soins à travers un numéro téléphonique harmonisé sur l'ensemble du territoire national ( amendement COM-371 ).
Votre commission souhaite donc créer un numéro de téléphone véritablement unique et gratuit au plan national pour l'accès à la régulation médicale de la PDSA.
Afin de permettre aux régions de s'adapter, mais également aux pouvoirs publics de faire connaître le nouveau numéro national d'accès à la PDSA par une campagne de communication, l'entrée en vigueur du dispositif est prévue au 1 er janvier 2017.
Votre commission a par ailleurs adopté un autre amendement des rapporteurs visant à préserver l'activité des médecins libéraux, et notamment celle des associations de permanence des soins, dans l'organisation de la permanence des soins ambulatoires (PDSA) ( amendement COM-372 ). L'article L. 6314-1 du code de la santé publique prévoit en effet que la mission de service public de permanence des soins est assurée par les médecins libéraux, en collaboration avec les établissements de santé. Or, il a été porté à la connaissance de vos rapporteurs que certaines ARS avaient décidé de supprimer la PDSA entre minuit et huit heures du matin. Ces décisions, qui contreviennent à l'esprit du dispositif prévu par l'article L. 6314-1, ont pour effet de limiter les solutions qui peuvent être proposés au public soit à un conseil médical par téléphone, sans visite à domicile, soit à une prise en charge hospitalière, dont les coûts sont très élevés.
Votre commission a adopté cet article ainsi modifié.
Article 16
(art. L. 541-1 du
code de l'éducation ; art. L. 2112-2 du code de la santé
publique ;
art. L. 162-5, L. 162-5-3, L. 162-5-4 et L. 162-26 du
code de la sécurité sociale)
Parcours de soins
coordonné pour les enfants de moins de 16 ans
Objet : Cet article étend le dispositif du parcours de soins coordonné aux enfants de moins de 16 ans.
I - Le dispositif proposé
Mis en place par la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie, le dispositif du parcours de soins coordonné se traduit, à l'article L. 162-5-3 du code de la sécurité sociale, par l'obligation pesant sur toute personne âgée de plus de seize ans de déclarer à son organisme gestionnaire de régime de base d'assurance maladie le nom du médecin traitant qu'il a choisi, avec l'accord de celui-ci. Le patient qui suit le parcours de soins coordonnés peut ainsi consulter dans ce cadre son médecin traitant ou son remplaçant, ou un médecin correspondant auquel il a été adressé par le médecin traitant.
Cette obligation de déclaration obéit à deux finalités distinctes. Ainsi que l'affirme l'article précité, il s'agit en premier lieu, dans un objectif de santé publique , de favoriser le suivi régulier des patients et la coordination des soins par un même praticien. Il s'agit également de mettre en oeuvre une forme de régulation de la demande de soins et de responsabilisation du patient ; le non-respect de cette obligation l'expose en effet à une moindre prise en charge par l'assurance maladie de ses dépenses de santé (alinéa 5 de l'article précité).
Le présent article vise à étendre le dispositif du parcours de soins coordonné aux enfants de moins de seize ans, dans la seule finalité de meilleure coordination .
Aux termes de l'étude d'impact annexée au présent projet de loi, il s'agit ainsi d'affirmer le rôle pivot du médecin traitant dans le suivi et la coordination du parcours de soins des enfants, à un âge où le suivi est particulièrement important pour dépister et prévenir certains problèmes de santé tels que l'obésité, les troubles de l'apprentissage ou encore les conduites addictives. En dehors des examens obligatoires pour le nourrisson, du calendrier des vaccinations et des examens effectués par la médecine scolaire aux âges clés du développement de l'enfant, il n'existe en effet pas actuellement de dispositif global d'incitation au suivi régulier des enfants par un médecin.
L'étude d'impact précise par ailleurs que cette mesure sera complétée par un renforcement de la formation pédiatrique des médecins généralistes. Ce renforcement prendra la forme de stages obligatoires en pédiatrie hospitalière, en pédiatrie ambulatoire ou encore auprès des services de la protection maternelle et infantile (PMI) pour les internes de médecine générale.
Le paragraphe I du présent article renvoie à un texte réglementaire, conjointement adopté par les ministres en charge de l'éducation nationale et de la santé, le soin de déterminer les modalités de la coordination entre, d'une part, les visites médicales et les dépistages conduits dans le cadre de l'éducation nationale et, d'autre part, les missions particulières qui relèvent du médecin traitant.
Le paragraphe II introduit une coordination entre, d'une part, les actions de prévention et de dépistage organisées par le président du conseil départemental à destination des jeunes enfants - il s'agit des consultations et actions de prévention médico-sociale en faveur des enfants de moins de six ans et de l'établissement d'un bilan de santé pour les enfants âgés de trois à quatre ans - et, d'autre part, les missions des médecins traitants qui suivent ces mêmes enfants.
Le paragraphe III modifie tout d'abord, dans son 1° , l'article L. 162-5-3 du code de la sécurité sociale , qui définit le régime de la convention passée entre les médecins et les organismes d'assurance maladie.
Le d) du 1° introduit deux nouveaux alinéas au sein de cet article.
Le premier fait entrer dans le champ de la convention la détermination des missions particulières des médecins traitants des patients de moins de seize ans, ainsi que les modalités de l'organisation de la coordination des soins spécifique à ces patients, s'agissant notamment du parcours de soins des enfants souffrant d'une maladie chronique et de la transition vers le parcours de soins de l'adulte.
Le second fait entrer dans le champ de la convention la détermination des modes de rémunération spécifiques qui pourraient être prévus en contrepartie du respect d'engagements individualisés par les médecins traitants concernés.
Les a), b) et c) procèdent à diverses coordinations au sein de cet article.
Le même paragraphe III modifie ensuite, dans son 2° , l'article L. 162-5-3 du code de la sécurité sociale, qui prévoit, dans sa rédaction actuelle, l'obligation pour les seuls patients de plus de seize ans de déclarer un médecin traitant.
Son a) y insère un nouvel alinéa disposant qu'il incombe à l'un au moins des deux parents d'un ayant droit âgé de moins de seize ans de choisir un médecin traitant et de l'indiquer à l'organisme gestionnaire.
Son b) exempte les patients âgés de moins de seize ans des pénalités financières qui peuvent toucher les assurés ou ayants droit qui n'ont pas choisi de médecin traitant, ou qui consultent un autre médecin sans prescription de leur médecin traitant.
Le 2° bis ainsi que le 3° effectuent deux coordinations dans le code de la sécurité sociale.
II - La position de la commission
Votre commission accueille favorablement le dispositif purement incitatif mis en place par cet article , qui pourrait permettre d'améliorer le suivi et la détection précoce de certaines pathologies pour les enfants qui ne bénéficient pas actuellement d'un suivi particulier en dehors des actions de prévention mises en place par les pouvoirs publics.
Elle souligne que la rédaction proposée, si elle organise le parcours de soins autour du médecin traitant dans un souci de lisibilité et de cohérence avec le dispositif existant pour les adultes, ne remet pas en cause pour autant la place des médecins spécialistes qui peuvent intervenir dans la prise en charge des enfants , et notamment des pédiatres. Outre le fait qu'il ne prévoit pas de pénalité financière en cas de non-respect du parcours de soins coordonnés, l'article renvoie en effet à la convention médicale le soin de régler les modalités de la coordination des soins spécifiques aux enfants.
Afin de clarifier encore ce point, votre commission a adopté un amendement de notre collègue Roger Karoutchi tendant à prévoir que les missions particulières des médecins traitants des patients de moins de seize ans s'entendent en coordination des soins spécifiques à ces patients, le cas échéant avec les médecins d'autres spécialités ( amendement COM-124 ).
Votre commission a adopté cet article ainsi modifié.
Article 16 bis
[supprimé]
(art. L. 6323-1 du code de la santé
publique)
Autorisation des centres de santé à pratiquer des
interruptions
volontaires de grossesse par voie chirurgicale
Objet : Cet article, inséré par l'Assemblée nationale, autorise les centres de santé à pratiquer des interruptions volontaires de grossesse (IVG) par voie chirurgicale et non plus seulement par voie médicamenteuse.
I - Le dispositif proposé
L'article L. 6323-1 du code de la santé publique dispose que les centres de santé peuvent pratiquer l'IVG par voie médicamenteuse.
Le présent article, inséré à l'Assemblée nationale en séance publique à l'initiative de Mme Catherine Coutelle et les membres du groupe SRC avec un avis favorable de la commission et du Gouvernement, complète l'article L. 6323-1 afin de permettre aux centres de santé de réaliser des IVG par voie chirurgicale selon des modalités définies par un cahier des charges établi par la Haute Autorité de santé (HAS) et dans le cadre d'une convention avec un établissement de santé.
II - La position de la commission
Votre commission a adopté un amendement des rapporteurs tendant à supprimer l'article 16 bis ( amendement COM-373 ), considérant que le dispositif proposé ne permettait pas de garantir que toutes les conditions de sécurité sanitaire soient réunies pour les patientes et les professionnels de santé.
Votre commission a supprimé cet article.
Article 17
(art. L. 162-32-1
du code de la sécurité sociale)
Transposition aux centres de
santé des dispositions
applicables aux conventions
négociées avec les professionnels
de santé
libéraux et modalités d'application de l'accord
liant les
centres de santé à l'assurance maladie
Objet : Cet article introduit une clause d'examen visant à permettre la transposition aux centres de santé des modes de rémunération (autres que le paiement à l'acte) prévus par les conventions des professionnels libéraux. Il modifie par ailleurs les conditions d'application de l'accord liant les centres de santé à l'assurance maladie en prévoyant une présomption d'adhésion.
I - Le dispositif proposé
Cet article vise à rendre obligatoire l'examen régulier des dispositions applicables aux conventions négociées avec les professionnels de santé libéraux, en vue de permettre leur transposition régulière, après négociation, aux professionnels exerçant en centre de santé . La mesure avait déjà été prévue à l'article 34 du projet de loi de financement de la sécurité sociale pour 2014. Le Conseil constitutionnel avait cependant censuré ces dispositions au motif qu'elles avaient un effet trop indirect sur les dépenses de l'assurance maladie 45 ( * ) .
Il existe en effet une inégalité entre les professionnels de santé libéraux et ceux exerçant en centre de santé, dans la mesure où seuls les premiers bénéficient, dès lors qu'ils interviennent en exercice coordonné, de plusieurs dispositifs mis en place par le biais de la convention passée avec l'assurance maladie. Il s'agit notamment du forfait médecin traitant et de la rémunération sur objectifs de santé publique (ROSP).
L'article L. 162-32-1 du code de la sécurité sociale, qui organise les relations entre l'assurance maladie et les centres de santé et détermine les éléments que l'accord qui les lie peut comporter, indique que cet accord détermine les conditions générales d'application des conventions 46 ( * ) passées avec les professionnels de santé aux différentes professions exerçant dans des centres de santé. Ces conditions ne peuvent modifier les tarifs des honoraires, les rémunérations et frais accessoires déterminés par ces conventions.
Le paragraphe I du présent article complète le 2° de l'article L. 162-32-1 du code de la sécurité sociale pour prévoir que l'assurance maladie et les centres de santé devront entamer des négociations au plus tard six mois après la conclusion d'une convention liant l'assurance maladie à une profession de santé, dans le but d'intégrer au sein de l'accord les dispositions de la convention relatives aux modes de rémunération autres que le paiement à l'acte. L'accord doit avoir défini au préalable les conditions de cet examen.
Le paragraphe II , introduit par un amendement gouvernemental lors de l'examen du texte en séance publique à l'Assemblée nationale, modifie les conditions d'adhésion à l'accord national en prévoyant une présomption d'adhésion pour les centres de santé.
Il remplace l'actuel deuxième alinéa de l'article L. 162-32-2, qui prévoit dans sa rédaction actuelle que l'adhésion des centres de santé à l'accord est subordonnée à leur manifestation auprès de la caisse primaire d'assurance maladie (CPAM) dont ils dépendent, par sept nouveaux alinéas. Il prévoit un droit d'opposition au bénéfice des organisations représentatives lors de la signature d'un nouvel accord national et précise le mécanisme d'opposition au renouvellement tacite d'un accord national.
Le premier alinéa prévoit ainsi que l'accord national s'appliquera à chaque fois que n'y auront pas fait connaître leur opposition au moins la moitié des organisations représentatives des centres de soins infirmiers ou des centres de santé médicaux, dentaires et polyvalents. Cette opposition devra être exprimée dans des conditions définies par décret.
Les centres de santé seront régis par l'accord national, ses annexes, ses avenants ainsi que, le cas échéant, le règlement arbitral tant qu'ils n'auront pas exprimé leur opposition auprès de la caisse primaire d'assurance maladie (CPAM).
La règle pour la reconduction de l'accord national sera celle de la tacite reconduction, en l'absence d'opposition émanant de l'un au moins des signataires ou d'une ou plusieurs organisations représentatives des centres de santé. Cette opposition devra être formée dans des conditions définies par décret.
Ce paragraphe II étend par ailleurs, en ses deux derniers alinéas, aux négociations de l'accord national des centres de santé les dispositions instituant un règlement arbitral en cas d'échec des négociations entre l'assurance maladie et les professionnels de santé libéraux.
Ce règlement arbitral peut intervenir dans trois types de circonstances : en cas de rupture des négociations préalables à l'élaboration de l'accord national ; en cas d'opposition au nouvel accord national ; à l'issue d'un délai de six mois à compter du début des négociations.
Il est précisé que le projet arrêté par l'arbitre doit respecter le cadre financier pluriannuel des dépenses de santé ainsi que les conditions prévues par l'article L. 162-14-2, qui porte sur les modalités d'intervention du règlement arbitral en matière conventionnelle.
Le dernier alinéa précise enfin les conditions de désignation de l'arbitre. Celui-ci est désigné par l'Union nationale des caisses d'assurance maladie (Uncam) et au moins une organisation représentative des centres de santé. En cas de carence ou d'opposition de la part des représentants des centres de santé, il revient au président du Haut Conseil pour l'avenir de l'assurance maladie (HCAAM) de procéder à cette désignation.
II - La position de la commission
La question générale de la place des centres de santé dans l'offre de soins et de leur situation économique, et plus particulièrement de la transposition aux centres de santé des éléments de rémunération des praticiens libéraux définis par voie conventionnelle, a été très précisément abordée par un rapport de l'inspection générale des affaires sociales (Igas) de juillet 2013 47 ( * ) .
Celui-ci notait que, tandis que la rémunération des libéraux se diversifie sous la forme de forfaits, les praticiens exerçant en centre de santé n'en bénéficient pas, ce qui peut paraître contre-intuitif. Cette situation s'explique notamment par l'existence d'une « option de coordination » prévue par l'accord du 18 avril 2003 et qui serait l'équivalent des forfaits pour les centres de santé. Complexe à mettre en oeuvre, ce dispositif est cependant très peu utilisé.
Ainsi, tandis que l'accord national des centres de santé n'évoluait pas (accord du 18 avril 2003, renouvelé par tacite reconduction en 2008 et 2013), les nouveaux modes de rémunération intégrés aux conventions médicales et non transposés aux centres de santé ont représenté selon la Cnam un manque à gagner de 13 millions d'euros pour les centres de santé (pour les seuls trois forfaits ALD, non ALD et personnes âgées, en dehors des ROSP).
Après la longue inertie de l'assurance maladie vis-à-vis des centres de santé, qui n'a pu que détériorer profondément leur situation financière, cette mesure, déjà adoptée par le Sénat lors de l'examen du PLFSS pour 2014, va donc dans le bon sens.
Il est à noter qu' un nouvel accord entre l'Uncam et les centres de santé a été adopté le 8 juillet 2015 . Cet accord permet notamment la transposition aux médecins salariés des centres de santé des dispositions conventionnelles liant l'assurance maladie aux professionnels libéraux, parmi lesquelles certaines rémunérations et majorations (forfait pour le suivi d'un patient en ALD, forfait médecin traitant), la possibilité de commander des tests de diagnostic rapides des angines auprès des CPAM, ou encore les mesures visant à favoriser l'accessibilité géographique aux soins (contrats incitatifs d'installation et de maintien dans les zones sous-dotées). L'accord instaure par ailleurs un nouveau mode de rémunération forfaitaire sur la base d'une grille d'engagements adaptée aux spécificités de chaque centre.
La rédaction proposée reprend par ailleurs, avec l'application aux centres de santé de la procédure du règlement arbitral, une disposition introduite à l'initiative du Sénat dans le texte du PLFSS pour 2014.
Votre commission a adopté cet article sans modification.
Article 17 bis A
(art. L.
2311-5 du code de la santé publique)
Élargissement des
missions des centres de planification
et d'éducation familiale
à la prévention des maladies
transmises par voie sexuelle
Objet : Cet article, inséré par l'Assemblée nationale, tend à élargir les missions des centres de planification et d'éducation familiale (CPEF) à la prévention des maladies transmises par voie sexuelle, ce qui recouvre notamment la vaccination, et à adapter en conséquence la règle de l'anonymat applicable à leurs activités.
I - Le dispositif proposé
En application de la rédaction actuelle de l'article L. 2311-5 du code de la santé publique, les missions des centres de planification et d'éducation familiale (CPEF) sont limitées au dépistage et au traitement des maladies transmises par voie sexuelle, à l'exclusion de leur prévention. Les patients se rendant dans un CPEF ne peuvent donc pas se voir proposer, notamment, de vaccination contre le papillomavirus humain (vaccins anti-HPV) ou contre l'hépatite B.
Cet article, introduit par voie d'amendement gouvernemental lors de l'examen du présent texte en séance publique à l'Assemblée nationale, vise dès lors à élargir la mission des CPEF à la prévention des maladies transmises par voie sexuelle, et notamment à la réalisation de vaccinations .
L'article L. 2311-5 est en conséquence modifié. Il est expressément précisé que les CPEF réalisent les vaccinations prévues par le calendrier vaccinal.
Est également prévue, pour la bonne mise en oeuvre de cette seule mission de vaccination, une dérogation à la règle de l'anonymat pesant habituellement sur ces structures.
L'objet de l'amendement gouvernemental précise en effet que la traçabilité des vaccinations réalisées est rendue nécessaire par les modalités du suivi de la pharmacovigilance prévue par l'article R. 5121-152 du code de la santé publique. Tout professionnel de santé ayant constaté un effet indésirable grave ou inattendu susceptible d'être dû à un médicament est tenu de le signaler auprès du centre régional de pharmacovigilance territorialement compétent. Or, le formulaire de déclaration prévu à cet effet doit comporter les trois premières lettres du nom et la première lettre du prénom du patient concerné.
II - La position de la commission
Votre commission salue cet élargissement des missions des CPEF, qui permettra de contribuer à la meilleure couverture vaccinale de la population, conformément aux recommandations régulièrement émises par le comité technique des vaccinations du Haut conseil de la santé publique (HCSP) comme dans le cadre de la Conférence nationale de santé (CNS) sur la diversification des effecteurs de la vaccination. Le public se rendant dans les CPEF pourra en effet bénéficier à la fois d'une vaccination spécifique contre certaines maladies sexuellement transmissibles et, le cas échéant, d'une mise à jour de l'ensemble des vaccinations recommandées.
Elle rappelle toutefois que toute diversification des compétences vaccinales ne peut se faire qu'en coordination avec le médecin traitant, afin de garantir un bon suivi vaccinal des personnes.
Votre commission a adopté cet article sans modification.
Article 17 bis B
(art. L.
3111-1 du code de la santé publique)
Mission des centres d'examens de
santé
en matière de vaccination
Objet : Cet article, inséré par l'Assemblée nationale, vise à intégrer les centres d'examen de santé gratuits parmi les acteurs participant à la mise en oeuvre de la politique vaccinale.
I - Le dispositif proposé
Le troisième alinéa de l'article L. 3111-1 du code de la santé publique , qui fixe les grands principes en matière de politique vaccinale, prévoit la liste des professionnels et des structures qui participent à la mise en oeuvre de la politique vaccinale dans le cadre de leurs missions .
Il s'agit des médecins du travail, des médecins des infirmeries des établissements publics locaux d'enseignement, des médecins des services de médecine préventive et de promotion de la santé dans les établissements d'enseignement supérieur (SUMPPS), des médecins des services de protection maternelle et infantile (PMI), ainsi que des médecins des autres services de santé dépendant des conseils départementaux ou des communes.
Le présent article, introduit par voie d'amendement lors de l'examen du projet de loi en séance publique à l'Assemblée nationale, vise à intégrer dans cette liste les médecins des centres pratiquant les examens de santé gratuits prévue à l'article L. 321-3 du code de la sécurité sociale.
Cette mesure porte sur les centres d'examen de santé de la caisse nationale d'assurance maladie (Cnam) dans lesquels sont mises en oeuvre les dispositions de l'article précité, qui prévoit que la caisse d'assurance maladie doit soumettre l'assuré et les membres de sa famille, à certaines périodes de la vie, à un examen de santé gratuit.
II - La position de la commission
L'extension des missions des médecins des centres de santé gratuits de l'assurance maladie à la politique vaccinale, qui avait été introduite à l'initiative du Sénat à l'article 64 du PLFSS pour l'année 2012, avait été censurée par le Conseil constitutionnel en tant qu'elle constituait un cavalier social 48 ( * ) .
La mesure avait ensuite été préconisée dans le cadre du rapport d'information sénatorial relatif à la politique vaccinale du 13 février 2013 49 ( * ) , qui notait que « plutôt qu'une gratuité généralisée qui induirait des effets d'aubaine et des transferts financiers entre organismes complémentaires et sécurité sociale, l'habilitation des centres de santé de la Cnam à effectuer des vaccinations améliorerait significativement la couverture des populations défavorisées ».
Votre commission ne peut donc qu'être favorable à la mise en place de cette disposition dans le cadre du présent projet de loi.
Votre commission a adopté cet article sans modification.
Article 17 bis C
Délai
de mise en conformité de l'accord national
des centres de
santé avec la loi
Objet : Cet article, inséré par l'Assemblée nationale, vise à prévoir un délai de six mois pour la mise en conformité de l'accord liant les centres de santé à l'assurance maladie, actuellement en cours de renégociation.
I - Le dispositif proposé
En application de l'article L. 162-32-1 du code de la sécurité sociale, qui organise les relations entre l'assurance maladie et les centres de santé, ces acteurs sont liés par un accord national conclu pour une durée maximale de cinq ans. Les parties à cet accord sont, d'une part, l'union nationale des caisses d'assurance maladie (Uncam) et, d'autre part, une ou plusieurs organisations représentatives des centres de soins infirmiers ainsi qu'une ou plusieurs organisations représentatives des centres de soins médicaux, dentaires et polyvalents.
Le premier accord, en date du 18 avril 2003, a fait l'objet d'une tacite reconduction en 2008 puis en 2013. Un nouvel accord ayant été conclu le 8 juillet dernier , cet article, introduit par amendement lors de l'examen du texte à l'Assemblée nationale - l'accord était alors en cours de renégociation -, vise à prévoir pour cet accord un délai de mise en conformité de six mois à compter de la promulgation de la loi , « afin d'y intégrer les modifications résultant de l'application de la présente loi ».
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 17 bis
[supprimé]
(art. L. 2212-5 du code de la santé
publique)
Suppression du délai de réflexion entre la
première et la deuxième consultation pour une interruption
volontaire de grossesse
Objet : Cet article, inséré par l'Assemblée nationale, supprime l'obligation de respecter un délai de réflexion de sept jours entre la première et la seconde consultation pour une interruption volontaire de grossesse (IVG) pratiquée pour motif médical.
I - Le dispositif proposé
L'article L. 2212-5 du code de la santé publique fixe un délai de réflexion obligatoire de sept jours entre la première consultation pour une IVG et la seconde consultation visant à pratiquer l'IVG.
Le présent article, inséré à l'Assemblée nationale en commission à l'initiative de Mme Catherine Coutelle et plusieurs de ses collègues du groupe SRC avec un avis de sagesse de la rapporteure et un avis défavorable du Gouvernement, modifie l'article L. 2212-5 pour supprimer ce délai obligatoire.
II - La position de la commission
Votre commission rappelle que les règles qui encadrent l'IVG ont vocation à être examinées dans le cadre d'une révision des lois de bioéthique.
L'article 47 de la loi n° 2011-814 du 7 juillet 2011 relative à la bioéthique prévoit que celle-ci doit faire l'objet d'un nouvel examen d'ensemble par le Parlement dans un délai maximal de sept ans après son entrée en vigueur. Elle doit en outre faire l'objet, dans un délai de six ans, d'une évaluation de son application par l'Office parlementaire d'évaluation des choix scientifiques et technologiques (Opecst).
Sans se prononcer sur le fond du présent dispositif mais en marquant son désaccord avec la méthode utilisée, votre commission a donc, sur proposition de ses rapporteurs, supprimé l'article 17 bis ( amendement COM-374 ).
Votre commission a supprimé cet article.
CHAPITRE III
GARANTIR L'ACCÈS AUX SOINS
Article 18
[supprimé]
(art. L. 133-4, L. 161-1-4,
L. 161-36-3 et L. 161-36-4 [nouveaux],
L. 162-5,
L. 162-9, L. 162-14-1, L. 162-16-1, L. 162-32-1,
L. 315-1,
L. 322-1, L. 322-2 et L. 871-1 du code de la
sécurité sociale)
Généralisation du tiers payant
pour les soins de ville
Objet : Cet article tend à prévoir les modalités du déploiement jusqu'au 1 er janvier 2017 du tiers payant généralisé pour les bénéficiaires de l'assurance maladie.
I - Le dispositif proposé
Cet article, qui a été entièrement réécrit par un amendement du Gouvernement adopté en commission à l'Assemblée nationale sur la base des conclusions du groupe de travail présidé par Anne-Marie Brocas, se compose de dix parties.
Le I A prévoit, pour les patients pris en charge au titre d'une affection de longue durée ou de l'assurance maternité, la mise en place facultative du tiers payant sur la part couverte par l'assurance maladie obligatoire des dépenses de ville à partir du 1 er juillet 2016 et sa mise en place obligatoire à partir du 31 décembre 2016.
Avant le 31 octobre 2015, un rapport doit être présenté par les organismes payeurs sur les modalités techniques retenues pour la mise en place du tiers payant. Parmi ces solutions doit figurer celle d'un flux unique de paiement pour les professionnels de santé.
A compter du 1 er janvier 2017 les professionnels de santé peuvent pratiquer le tiers payant pour l'ensemble des patients, pour la part couverte par l'assurance obligatoire et les couvertures complémentaires. Le tiers payant devient obligatoire pour l'ensemble des patients à compter du 30 novembre 2017.
Deux rapports d'étape sur le déploiement du tiers payant sont prévus par le I B, l'un en 2016, l'autre en 2017. Ils sont destinés au ministre chargé de la sécurité sociale.
Le II bis prévoit les modalités de recouvrement des sommes dues à l'assurance maladie par les professionnels de santé et les assurés au titre des franchises.
Une garantie de paiement est prévue pour la part couverte par l'assurance maladie obligatoire dès lors que le professionnel utilise la carte vitale. Un délai maximal de paiement du professionnel sera fixé par décret, ouvrant droit à compensation s'il n'est pas respecté.
Le bénéfice du tiers payant est soumis pour les assurés au fait d'avoir autorisé le prélèvement des franchises sur leur compte bancaire.
Des coordinations sont prévues pour le régime agricole par le III, et le IV fixe leur entrée en vigueur au 1 er janvier 2017.
Le V confie le pilotage de la généralisation du tiers payant à la Caisse nationale d'assurance maladie (Cnam) en lien avec les organismes complémentaires. Un comité de pilotage multipartite suit ce déploiement et peut formuler des propositions d'amélioration.
II - La position de la commission
Votre commission considère que cet article n'est pas réellement justifié pour améliorer l'accès aux soins dès lors que le tiers payant existe pour toutes les personnes dont le niveau de revenu est inférieur ou égal au seuil de pauvreté monétaire.
Il constitue une remise en cause inutile de la pratique des professionnels de santé libéraux, lesquels pratiquent déjà le tiers payant pour des raisons sociales et par choix personnel. L'obligation de pratiquer la dispense d'avance de frais constitue l'établissement d'un lien direct entre les organismes payeurs et les professionnels libéraux, qui revient sur les choix opérés lors de la mise en place de la sécurité sociale de préserver la relation directe entre patients et médecins pour laisser les premiers libres du choix de leur praticien et les seconds libres de choisir les modalités de leur exercice.
Enfin la volonté du Gouvernement d'inscrire dans ce projet de loi une mesure qui, comme toutes celles relatives au tiers payant, aurait sa place dans un projet de loi de financement de la sécurité sociale, a bloqué les relations entre les professionnels de santé et l'assurance maladie et mis fin à l'ensemble des négociations conventionnelles.
Afin d'apaiser un climat qui, en période de campagne pour les élections aux unions régionales des professionnels de santé (URPS) entraîne des tensions inutiles, votre commission estime nécessaire de retirer cet article du projet de loi.
Votre commission a donc adopté les amendements de suppression de ses rapporteurs et de nos collègues Gilbert Barbier, Jean-Pierre Grand et Michel Amiel ( amendements COM-375, COM-10, COM-105 et COM-292 ).
Votre commission a supprimé cet article.
Article 18 bis
[supprimé]
Rapport sur la mise en place de la CMU-c à
Mayotte
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la remise d'un rapport sur la possibilité d'étendre la couverture maladie universelle complémentaire à Mayotte.
I - Le dispositif proposé
Cet article a été inséré par l'Assemblée nationale en séance publique, à l'initiative de notre collègue députée Monique Orphé et des membres du groupe socialiste, républicain et citoyen. Il prévoit l'élaboration par le Gouvernement d'un rapport indiquant les modalités selon lesquelles il est possible d'étendre la couverture maladie universelle complémentaire (CMU-c) au département de Mayotte. Ce rapport devra être remis au Parlement avant la fin de l'année 2016.
II - La position de la commission
Le territoire de Mayotte a acquis le statut de département d'outre-mer en 2011, à la suite d'un référendum local qui s'est tenu en 2009. Depuis cette date a été engagé un processus de convergence qui doit permettre l'application progressive du droit commun en vigueur dans l'ensemble du territoire français, sous réserve des spécificités propres aux départements d'outre-mer. Ce processus concerne notamment le droit de la sécurité sociale.
La CMU-c (articles L. 861-1 et suivants du code de la sécurité sociale) a été instaurée en 1999 et est applicable, depuis cette date, aux quatre collectivités d'outre-mer qui bénéficiaient à cette date du statut départemental (Guadeloupe, Guyane, Martinique et Réunion). Son extension à Mayotte a été annoncée par le Président de la République lors d'un déplacement dans ce département en août 2014.
L'heure n'est donc plus à s'interroger sur les possibilités d'une telle extension dont le chantier est lancé, mais de hâter sa mise en oeuvre. Le rapport prévu par le présent article apparaît donc superflu. C'est pourquoi votre commission a adopté un amendement de suppression de ses rapporteurs ( amendement COM-376 ).
Votre commission a supprimé cet article.
Article 18 ter [nouveau]
(art.
L. 863-3 du code de la sécurité sociale)
Automaticité
du renouvellement de l'aide à la complémentaire santé
pour les bénéficiaires de certaines prestations
Objet : Cet article, inséré par votre commission, prévoit le renouvellement automatique de l'aide à la complémentaire santé pour les bénéficiaires de l'Aspa et de l'AAH.
Cet article additionnel, introduit par deux amendements identiques de notre collègue Aline Archimbaud et des membres du groupe écologiste ( amendement COM-182 ) et de notre collègue Laurence Cohen et des membres du groupe communiste, républicain et citoyen ( amendement COM-463 ), adoptés par votre commission, prévoit le renouvellement automatique du droit à l'aide à la complémentaire santé (ACS) pour les personnes bénéficiant de l'allocation aux adultes handicapés (AAH), de l'allocation de solidarité aux personnes âgées (Aspa) ainsi que de certaines prestations à destination des personnes âgées à faibles ressources 50 ( * ) .
Les prestations visées sont servies à des personnes dont les ressources sont faiblement susceptibles d'évoluer d'une année sur l'autre en raison de leur âge ou de leur état de santé, et les conditions de ressources auxquelles leur versement est soumis sont plus strictes que celles permettant de bénéficier de l'ACS. Cette disposition n'aura donc pas pour effet d'accorder l'ACS à des personnes non-éligibles, mais devrait permettre de simplifier le recours à cette aide dans la mesure où les démarches à entreprendre sont bien souvent une raison de non-recours, notamment pour les publics visés.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 19
(art. L. 4122-1 du
code de la santé publique)
Évaluation des pratiques de refus
de soins
par les ordres professionnels
Objet : Cet article vise à confier aux conseils nationaux de l'ordre de chacune des professions médicales la mission d'évaluer le respect du principe de non-discrimination dans l'accès à la prévention ou aux soins.
I - Le dispositif proposé
Le refus de soins : une pratique difficile à mesurer, mais qui doit être résolument combattue
Plusieurs études conduites au cours des dernières années ont mis en évidence l'existence de comportements de professionnels de santé empêchant directement ou indirectement un patient de bénéficier d'actes de soins ou de prévention 51 ( * ) , habituellement appelés « refus de soins » .
Ces comportements sont contraires aux principes prévus par l'article L. 1110-3 du code de la santé publique , qui dispose qu' « aucune personne ne peut faire l'objet de discriminations dans l'accès à la prévention ou aux soins ». Il est précisé qu'un professionnel de santé ne peut refuser de soigner une personne pour l'un des motifs visés au premier alinéa de l'article 225-1 52 ( * ) ou à l'article 225-1-1 53 ( * ) du code pénal, ou au motif qu'elle est bénéficiaire de la couverture maladie universelle (CMU), de la CMU complémentaire ou de l'aide médicale d'Etat (AME) - cette dernière précision ayant été introduite par l'article 54 de la loi n° 2009-879 du 21 juillet 2009, dite loi HPST.
Les résultats de ces travaux doivent certes être accueillis avec prudence . Ils se caractérisent en effet par leur très grande variabilité : s'agissant des bénéficiaires de la CMU ou de l'AME, la prévalence des refus de soins oscille ainsi entre 5,2 % 54 ( * ) et 41 % 55 ( * ) selon les spécialités, les zones géographiques et le secteur de conventionnement testés. La méthode des « tests de situation », plus couramment appelés testing , doit également être regardée d'un oeil critique . Il faut par ailleurs souligner les résultats qui ont montré que, dans certaines situations, les comportements assimilés à des refus de soins s'expliquent davantage par l'insuffisance de l'offre de soins sur un territoire et par la surcharge de travail qui en résulte pour les professionnels que par une volonté délibérée de discrimination.
Pour autant, il paraît difficilement contestable que « le refus de soins existe et [que] son ampleur ne saurait être qualifiée de marginale et d'anecdotique », ainsi que le relevait le quatrième rapport d'évaluation de la loi CMU de juillet 2009. La lutte contre ces pratiques constitue dès lors un enjeu majeur, à la fois du point de vue de la déontologie et de la garantie des droits des patients, et dans le but de prévenir tout renoncement aux soins .
Le présent article confie aux ordres professionnels le soin d'évaluer les pratiques de refus de soins
La réponse proposée par le présent article consiste à confier aux ordres professionnels la mission d'évaluer de la manière la plus objective possible les pratiques de refus de soins .
La rédaction proposée tend à modifier l'article L. 4122-1 du code de la santé publique , qui prévoit les missions dévolues au conseil national de chacun des ordres des professions médicales (à savoir les médecins, les chirurgiens-dentistes et les sages-femmes). Il lui incombe ainsi de veiller au maintien des principes de moralité, de probité, de compétence et de dévouement indispensables à l'exercice de chacune de ces professions et à l'observation, par tous leurs membres, des devoirs professionnels, ainsi que des règles édictées par le code de déontologie.
Le présent article vise à indiquer qu'il revient au conseil national de l'ordre de chacune des professions médicales d'évaluer le respect par les membres de l'ordre 56 ( * ) du principe de non-discrimination dans l'accès à la prévention ou aux soins . Cette évaluation se fera en lien avec des associations de patients agréées et selon des modalités qui seront précisées par décret. Il est précisé que cette évaluation pourra consister à « mesurer l'importance et la nature des pratiques de refus de soins par les moyens qu'il juge appropriés ».
L'étude d'impact annexée au présent projet de loi indique que les ordres pourront ainsi « conduire des opérations régulières de tests de situation scientifiques », et que « l'organisation de ces opérations pourra être réalisée par des prestataires indépendants, dans le cadre de conventions conclues par les ordres » .
II - La position de la commission
Vos rapporteurs accueillent cet article avec circonspection. Si la nécessité de lutter contre les refus de soins constitue une priorité, la méthode du testing proposée doit être regardée avec prudence : il n'est pas certain qu'elle puisse véritablement reposer sur une méthodologie scientifique, ainsi que le précise pourtant l'étude d'impact, ni qu'elle puisse parvenir à établir de manière indiscutable des « données objectives sur les comportements des professionnels en la matière ».
Vos rapporteurs estiment en outre qu' une telle mission, compte tenu du caractère nécessairement sensible et sujet à caution des résultats qui seront établis, doit plutôt être confiée à un tiers indépendant tel que le Défenseur des droits . Sur leur proposition, votre commission a adopté un amendement en ce sens ( amendement COM-377 ).
Cette mission spécifique constitue une déclinaison de la mission générale de « lutte contre les discriminations, directes ou indirectes, prohibées par la loi » prévue par le 3° de l'article 4 de la loi organique n° 2011-333 du 29 mars 2011 relative au Défenseur des droits.
Selon les informations transmises à vos rapporteurs, cette mission se justifierait d'autant plus que les questions relatives à l'accès aux soins et aux refus de soins sont déjà très présentes dans l'activité du Défenseur des droits. 11 % des saisines portent en effet sur des sujets liés à la santé, parmi lesquelles les questions de déontologie (refus de soins) occupent une place non négligeable.
Votre commission a adopté cet article ainsi modifié.
Article 20
(art. L. 162-9 et
L. 165-6 du code de la sécurité sociale)
Encadrement des
tarifs des prestations d'optique
et de soins dentaires pour les
bénéficiaires
de l'aide au paiement d'une
complémentaire santé
Objet : Cet article prévoit la possibilité d'accord entre les organismes payeurs et les fournisseurs de soins optiques et dentaires concernant les tarifs et prestations fournies aux bénéficiaires de l'aide au paiement d'une complémentaire santé (ACS).
I - Le dispositif proposé
Cet article se compose de trois parties.
Le I modifie l'article L. 162-9 du code de la sécurité sociale relatif aux rapports entre les organismes d'assurance maladie et les chirurgiens-dentistes, régis par des conventions nationales, conclues entre l'Union nationale des caisses d'assurance maladie (UNCAM) et une ou plusieurs des organisations syndicales nationales les plus représentatives de cette profession. Le 8° de cet article prévoit actuellement que la convention nationale intéressant les chirurgiens-dentistes fixe, pour les bénéficiaires de la couverture maladie universelle complémentaire (CMU-c), le montant maximal des dépassements autorisés pour les produits mentionnés au 3° de l'article L. 861-3, donc les soins dentaires prothétiques ou d'orthopédie dento-faciale. Le I insère la référence aux bénéficiaires de l'ACS, afin de les faire entrer dans le champ du dispositif.
Le II modifie l'article L. 165-6 du code de la sécurité sociale qui définit le périmètre des conventions sur les tarifs des dispositifs médicaux inscrits sur la liste de produits et prestations (LPP) admis au remboursement par l'assurance maladie. Ceci concerne donc les biens optiques et de l'audioprothèse.
Les modifications apportées par le 1° prennent la forme du remplacement de l'alinéa premier de l'article L. 165-6 dans sa rédaction actuelle, mais sont de portée limitée : à la mention des « dispositifs médicaux à usage individuel » est substituée celle des « produits et prestations de santé mentionnées à l'article L. 165-1 du code de la sécurité sociale », qui a le même objet ; la référence aux « modalités de dispense d'avance de frais » est remplacée par les modalités « du mécanisme de tiers payant », par harmonisation avec la terminologie retenue par l'article 18 du projet de loi. La seule différence avec la pratique actuelle concerne l'introduction de l'UNCAM parmi les signataires de la convention, au côté des organismes d'assurance maladie. Par coordination, cette modification est reprise au dernier alinéa de l'article, par le 3° de l'article 20.
Sur le fond, les accords conclus entre d'une part l'assurance maladie et les organismes complémentaires et d'autre part les distributeurs des produits et prestations peuvent, comme dans le droit existant, être conclus « à l'échelon local ou national » et concerner « la qualité et les prix maximum pratiqués, sous réserve que les prix de ces produits n'aient pas fait l'objet d'une décision de fixation de prix par le comité économique des produits de santé », en application de l'article L. 165-3.
Le 2° étend le bénéfice du dispositif aux bénéficiaires de l'ACS.
En cas de silence de la convention, ces tarifs seraient fixés par arrêté.
II - La position de la commission
Votre commission estime insuffisante la prise en charge par l'assurance maladie obligatoire des soins optiques et dentaires. Celle-ci est une cause principale de renoncement aux soins. En l'absence d'amélioration de la prise en charge par l'assurance maladie, l'extension du système de convention existant pour les bénéficiaires de la CMU-c aux bénéficiaires de l'ACS est une mesure cohérente à laquelle votre commission est favorable.
Votre commission a adopté cet article sans modification.
Article 20 bis
[supprimé]
Information du patient sur l'origine des
dispositifs
médicaux orthodontiques et prothétiques
Objet : Cet article, inséré par l'Assemblée nationale, tend à compléter les obligations existantes en matière d'information des patients sur les dispositifs médicaux orthodontiques et prothétiques.
I - Le dispositif proposé
Cet article est issu d'un amendement de notre collègue députée Sandrine Mazetier et plusieurs membres du groupe SRC. Il n'est pas proposé de le codifier et il dispose que les devis des soins orthodontiques et prothétiques doivent mentionner les pays de fabrication des dispositifs médicaux et le pays d'activité du prothésiste.
II - La position de la commission
Les obligations en matière de traçabilité des dispositifs médicaux sur mesure (prothèses dentaires et appareillages d'orthodontie notamment) sont prévues dans le cadre de l'avenant n° 3 à la convention nationale organisant les rapports entre les chirurgiens-dentistes et l'assurance maladie, et approuvé par un arrêté du 26 novembre 2013 57 ( * ) , en annexe duquel figure un modèle de devis. Ce devis, qui doit obligatoirement être remis au patient, comporte le lieu de fabrication du dispositif médical.
Par ailleurs le chirurgien-dentiste qui a recours à un prothésiste doit s'assurer que celui-ci est un fabricant identifié comme tel par les autorités sanitaires.
Dès lors, il ne paraît pas nécessaire de prévoir de nouveau ces obligations au niveau législatif.
Votre commission a donc adopté un amendement de suppression de cet article présenté par ses rapporteurs ( amendement COM-378 ).
Votre commission a supprimé cet article.
CHAPITRE IV
MIEUX INFORMER, MIEUX ACCOMPAGNER LES
USAGERS
DANS LEUR PARCOURS DE SANTÉ
Article 21
(art. L. 1111-1 et
L. 1431-2 du code de la santé publique)
Service public d'information
en santé
Objet : Cet article institue un service public destiné à la diffusion gratuite d'informations relatives à la santé et aux produits de santé.
I - Le dispositif proposé
Cet article se compose de deux parties.
Le I tend à insérer dans le chapitre du code de la santé publique relatif à l'information des usagers du système de santé un nouvel article L. 1111-1-1 qui prévoit la création d'un service public placé sous la responsabilité du ministre chargé de la santé. Ce service public doit diffuser gratuitement et le plus largement possible les informations en matière de santé et de produits de santé et l'offre sanitaire, sociale et médico-sociale. Les informations doivent être adaptées et accessibles aux personnes en situation de handicap.
Ce service public est constitué avec le concours de l'ensemble des organismes de sécurité sociale, de la caisse nationale de solidarité pour l'autonomie (CNSA), des agences sanitaires et des agences régionales de santé (ARS).
Le II propose de modifier l'article L. 1431-2 du code relatif aux missions des ARS afin d'inclure l'obligation d'information de la population.
II - La position de la commission
Cet article peut s'analyser comme la volonté de regrouper des informations existant sur les sites de l'assurance maladie, de la CNSA, de la Haute Autorité de santé (HAS) et dans la base de données publique des médicaments. Ce site unique, s'il est plus lisible et facile d'accès, peut contribuer à une meilleure diffusion de l'information publique en santé.
Sur proposition de ses rapporteurs, votre commission a apporté une modification rédactionnelle à cet article ( amendement COM-379 ).
Votre commission a adopté cet article ainsi modifié.
Article 21 bis [suppression
maintenue]
(art. L. 146-4, L. 146-8 et L. 241-6 du code de
l'action sociale et des familles)
Groupe opérationnel de
synthèse
pour l'accompagnement des personnes handicapées
Objet : Cet article, inséré en commission des affaires sociales par l'Assemblée nationale puis supprimé en séance publique, vise à créer un dispositif permanent d'orientation dans les maisons départementales des personnes handicapées.
I - Le dispositif proposé
Le présent article a pour objet de créer un dispositif permanent d'orientation dans les maisons départementales des personnes handicapées (MDPH). Il a été inséré en commission des affaires sociales à l'initiative de notre collègue députée Martine Carillon-Couvreur et de plusieurs membres du groupe socialiste, républicain et citoyen (SRC). Quatre amendements de suppression ont ensuite été déposés puis adoptés en séance publique, dont un de Bernadette Laclais, rapporteure du titre II du présent projet de loi.
La première des vingt recommandations du rapport de Denis Piveteau « Zéro sans solution », publié en juin 2014, vise à substituer à l'actuelle décision unique d'orientation prononcée par les commissions des droits et de l'autonomie des personnes handicapées (CDAPH), « une ?décision d'orientation ? qui dit le souhaitable (et permet de mesurer le besoin) et le plan d'accompagnement global qui dit le possible, en le rendant effectivement opposable » 58 ( * ) . L'objectif est de mieux adapter les solutions d'accompagnement à des besoins souvent complexes et évolutifs, dans un contexte où l'offre d'établissements et services s'avère fréquemment contrainte.
Le présent article devait permettre de traduire, dans la loi, cette recommandation du rapport de Denis Piveteau.
Le 1° de son I complétait l'article L. 146-4 du code de l'action sociale et des familles sur la gouvernance des MDPH afin de permettre à ces dernières de décider de la création d'un groupe opérationnel de synthèse .
Le 2° de son I définissait les missions de ce dernier. Pour ce faire, il modifiait le dernier alinéa de l'article L. 146-8 du code de l'action sociale et des familles afin de prévoir que l'équipe pluridisciplinaire de la MDPH pourrait solliciter l'intervention du groupe opérationnel de synthèse « chargé de mettre en oeuvre la réponse à la situation de la personne handicapée sur la base d'un plan d'accompagnement global » . Le groupe opérationnel de synthèse aurait proposé le plan d'accompagnement global à la CDAPH, après avoir obtenu l'accord de la personne handicapée ou de ses représentants légaux. Il était précisé que ce plan devait être établi sur la base des besoins de la personne handicapée et des ressources mobilisables . Il devait identifier les structures capables de répondre aux besoins de la personne et préciser la nature et la fréquence des interventions de ces structures.
La définition de la composition et des conditions de fonctionnement du groupe opérationnel de synthèse était renvoyée à un décret. Il était cependant précisé que devaient notamment en faire partie des gestionnaires d'établissements et services.
La CDAPH pouvait décider d'une période d'adaptation d'une durée limitée, assortie de conditions dérogatoires d'accueil et d'accompagnement devant être fixées par décret.
Si aucune solution n'avait pu être trouvée pour répondre aux besoins de la personne, il était indiqué que la MDPH pouvait demander l'appui de l'agence régionale de santé (ARS), du département et des autres autorités compétentes de l'Etat.
Les missions de l'équipe pluridisciplinaire étaient complétées pour la charger de tenir à jour le plan personnalisé de compensation ainsi que, le cas échéant, le plan d'accompagnement global, le projet d'accueil et d'accompagnement, élaboré lorsque la personne est prise en charge par un établissement ou service médico-social, et le projet personnalisé de scolarisation.
Le 3° du I complétait l'article L. 241-6 du code de l'action sociale et des familles afin de prévoir que les décisions d'orientation prononcées par la CDAPH peuvent, le cas échéant, se fonder sur le plan d'accompagnement global. Il prévoyait que la CDAPH réexaminerait au moins une fois par an chaque décision d'orientation. Elle aurait également eu l'obligation de réexaminer sa décision en cas d'évolution de l'état ou de la situation de la personne, des ressources mobilisables évoluent ou à la demande de la personne accompagnée, de ses représentants légaux, de l'établissement ou du service ou du groupe opérationnel de synthèse. C'est l'intervention de ce dernier qui constituait le seul changement par rapport au droit existant.
Par coordination avec les dispositions du 2° du I permettant à la CDAPH de prévoir des conditions d'accueil et d'accompagnement dérogatoire, il était précisé à l'article L. 241-6 que l'autorité ayant délivré l'autorisation ou l'agrément de la structure d'accueil pourrait y déroger en cas d'urgence ou lorsque la situation de la personne handicapée l'aurait justifié.
Le II de l'article prévoyait l'entrée en vigueur de celui-ci dans les MDPH une fois mis en place les groupes opérationnels de synthèse et, au plus tard, le 31 décembre 2017.
II - La position de la commission
L'article 21 bis a suscité de vives réactions chez les personnes handicapées, leurs familles et les associations qui les représentent. Il lui était principalement reproché de ne pas reposer clairement sur un système de double orientation, ainsi que le préconisait le rapport Piveteau - une décision définissant la solution souhaitable et, le cas échéant, un plan d'accompagnement global tenant compte des moyens disponibles. Ces critiques ont conduit l'Assemblée nationale à supprimer cet article en séance publique.
Des travaux ont été engagés sous l'égide de Marie-Sophie Desaulle et de la Caisse nationale de solidarité pour l'autonomie (CNSA) afin de réfléchir aux modalités concrètes de mise en oeuvre des recommandations du rapport Piveteau. Dans l'attente des conclusions de ces travaux, votre commission a estimé plus prudent de maintenir la suppression du présent article.
Votre commission a maintenu la suppression de cet article.
Article 21 ter
(art.
L. 1110-13 [nouveau] du code de la santé publique ;
art. L. 161-37 du code de la sécurité
sociale)
Médiation sanitaire et interprétariat
linguistique
Objet : Cet article, inséré par l'Assemblée nationale, a pour objet de créer, dans le code de la santé publique, un cadre légal pour la mise en oeuvre d'actions de médiation sanitaire et d'interprétariat linguistique.
I - Le dispositif proposé
Le présent article a été introduit en commission des affaires sociales à l'initiative du Gouvernement. Il a fait l'objet d'une modification rédactionnelle en séance publique. Il vise à définir un cadre légal pour la mise en oeuvre d'actions de médiation sanitaire et d'interprétariat linguistique auprès des publics vulnérables.
Son I crée un article L. 1110-12-1 nouveau au sein du chapitre préliminaire, relatif aux droits de la personne, du titre I er du livre I er de la première partie du code de la santé publique afin de fixer un cadre légal aux actions de médiation sanitaire et d'interprétariat linguistique. Il dispose en premier lieu que la médiation sanitaire et l'interprétariat linguistique « visent à améliorer l'accès aux droits, à la prévention et aux soins de populations éloignées du système de santé, en prenant en compte leurs spécificités » .
Selon les informations fournies par le Gouvernement à vos rapporteurs, la médiation sanitaire concerne non seulement l'accès aux droits mais peut également se traduire par la mise en oeuvre d'actions spécifiques d'information, de prévention ou de promotion de la santé. L'objectif est de lever l'ensemble des barrières (sociales, culturelles, religieuses, philosophiques...) qui peuvent empêcher l'accès au système de prévention et de soins. La médiation sanitaire se développe en amont des structures de soins mais également à l'intérieur de celles-ci, notamment dans les permanences d'accès aux soins de santé (Pass) ou les services de protection maternelle et infantile (PMI).
L'interprétariat linguistique est quant à lui mis en place au sein même des structures de prévention et de soins pour des personnes qui, soit parce qu'elles ne parlent pas français, soit parce qu'elles souffrent de troubles auditifs, ont besoin d'un intermédiaire pour communiquer avec les professionnels chargés de les accompagner.
Il est prévu que la Haute Autorité de santé (HAS) élabore ou valide, en concertation avec les acteurs concernés, des référentiels de compétences, de formation et de bonnes pratiques. Ces référentiels auraient deux objets.
En premier lieu, ils devraient définir et encadrer « le recours à la médiation sanitaire et à l'interprétariat linguistique en vue de protéger et d'améliorer la santé des personnes éloignées des systèmes de prévention et de soins ». Il semble qu'il faille comprendre qu'il s'agit du recours par les patients - et non par les professionnels concernés - à la médiation sanitaire à l'interprétariat linguistique, même si l'imprécision des termes employés permet plusieurs interprétations. Le deuxième membre de la phrase fixe un objectif - protéger et améliorer la santé des personnes - évident, en partie redondant avec la définition donnée plus haut de la médiation sanitaire et de l'interprétariat linguistique.
En second lieu, ces référentiels auraient pour objet de définir et encadrer « les interventions des professionnels et acteurs de la prévention et de la promotion de la santé qui les mettent en oeuvre, ainsi que leur place dans le parcours de soins des personnes » . Est sans doute visée la mise en oeuvre des référentiels, même s'il apparaîtrait plus logique qu'il s'agisse de la mise en oeuvre des actions de médiation sanitaire et d'interprétariat linguistique.
Le II complète l'article L. 161-37 du code de la sécurité sociale relatif aux missions de la HAS en ajoutant, au 5°, qu'elle élabore ou valide des référentiels de compétences, de formation et de bonnes pratiques dans le domaine de la médiation sanitaire et de l'interprétariat linguistique.
II - La position de la commission
Votre commission s'interroge sur l'utilité pratique du présent article. Elle reconnaît qu'il peut être souhaitable de recueillir les bonnes pratiques existant sur les territoires et de définir, sur cette base, des référentiels destinés à améliorer le fonctionnement des dispositifs de médiation sanitaire et d'interprétariat linguistique. Il n'est en revanche pas prévu, ainsi que le Gouvernement l'a confirmé à vos rapporteurs dans ses réponses écrites à leurs questions, d'allouer de nouveaux financements à ces actions, ni de recruter ou former des personnels. L'application de cet article devrait donc se traduire, in fine , par la définition de référentiels sans doute ambitieux et de bonne qualité, mais pour la mise en oeuvre desquels les acteurs de terrain ne disposeront pas de moyens humains ou financiers supplémentaires.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement supprimant les dispositions indiquant que la HAS doit valider les référentiels de compétences, de formations et de bonnes pratiques qu'elle n'a pas elle-même élaborés ( amendement COM-380 ). L'emploi du terme valider prête en effet à confusion : soit il s'agit simplement d'entériner des référentiels déjà existants, ce qui ne correspond pas aux méthodes de travail de la HAS, soit cette dernière effectue un véritable travail d'analyse de la recommandation, ce qui revient peu ou prou à les élaborer elle-même.
Ce même amendement clarifie le contenu des référentiels. Ils devront :
- définir et encadrer les modalités d'intervention des acteurs qui mettent en oeuvre ou participent à des dispositifs de médiation sanitaire ou d'interprétariat linguistique ainsi que la place de ces acteurs dans le parcours de soins des personnes concernées ;
- définir le cadre dans lequel les personnes éloignées des systèmes de prévention et de soins peuvent avoir accès à des dispositifs de médiation sanitaire ou d'interprétariat linguistique.
Il procède par ailleurs à une uniformisation rédactionnelle : sont concernées par la médiation sanitaire et l'interprétation linguistique l'ensemble des personnes éloignées des systèmes de prévention et de soins et non des populations éloignées du système de santé.
Votre commission a adopté cet article ainsi modifié.
Article 21 quater
(art.
L. 312-7-1 [nouveau] du code de l'action sociale et des
familles)
Fonctionnement en dispositif intégré
des
établissements et services médico-sociaux
Objet : Cet article, inséré par l'Assemblée nationale, vise à donner un cadre légal au fonctionnement en dispositif intégré des instituts thérapeutiques, éducatifs et pédagogiques.
I - Le dispositif proposé
Aux termes de l'article D. 312-59-1 du code de l'action sociale et des familles, les instituts thérapeutiques, éducatifs et pédagogiques (Itep) « accueillent les enfants, adolescents ou jeunes adultes qui présentent des difficultés psychologiques dont l'expression, notamment l'intensité des troubles du comportement, perturbe gravement la socialisation et l'accès aux apprentissages. Ces enfants, adolescents et jeunes adultes se trouvent, malgré des potentialités intellectuelles et cognitives préservées, engagés dans un processus handicapant qui nécessite le recours à des actions conjuguées et à un accompagnement personnalisé [...] » .
En 2013 a été lancée dans six régions volontaires 59 ( * ) une expérimentation visant à permettre le fonctionnement en dispositif intégré des Itep, dans le cadre d'un programme piloté par la Caisse nationale de solidarité pour l'autonomie (CNSA) et par la direction générale de la cohésion sociale (DGCS). L'objectif est d'assurer un accompagnement plus souple et mieux adapté aux besoins des jeunes en dépassant les logiques traditionnelles d'organisation et de financement des établissements et services médico-sociaux. A la fin de l'année 2014, l'expérimentation a été reconduite jusqu'en 2017.
Dans la perspective d'une généralisation de ce fonctionnement en dispositif, le I du présent article, inséré en séance publique à l'Assemblée nationale sur proposition de nos collègues députés Bernadette Laclais, Joël Aviragnet et Martine Carillon-Couvreur, crée, au sein du code de l'action sociale et des familles, un article L. 312-17-1 nouveau qui prévoit la possibilité pour les Itep de « fonctionner en dispositif intégré » .
Il précise que le fonctionnement en dispositif intégré doit permettre de favoriser un parcours fluide et des modalités d'accompagnement diversifiées, modulables et évolutives en fonction des besoins des jeunes accompagnés. L'ensemble des modalités d'accompagnement prévues au dernier alinéa du I de l'article L. 312-1 du code de l'action sociale et des familles doivent pouvoir être proposées à ces jeunes (accueil à titre permanent, temporaire ou séquentiel, à temps complet ou à temps partiel, avec ou sans hébergement, en internat, semi-internat ou externat).
Un cahier des charges devra définir les modalités du fonctionnement en dispositif intégré. Il n'est pas précisé dans quelles conditions sera fixé ce cahier des charges.
L'ensemble des acteurs souhaitant travailler ensemble dans le cadre d'un dispositif intégré devront par ailleurs conclure une convention. Sont concernés la maison départementale des personnes handicapées (MDPH), l'agence régionale de santé (ARS), les organismes de protection sociale, le rectorat et les établissements et services intéressés. L'article prévoit également que le fonctionnement en dispositif intégré soit subordonné à une délibération de la commission exécutive (Comex) de la MDPH. Comme cela a été souligné à plusieurs reprises devant vos rapporteurs, cette disposition ne correspond pas au rôle de la Comex qui n'a pas à se prononcer sur l'organisation de l'offre médico-sociale ni sur son évolution. Sur proposition du Gouvernement, l'Assemblée nationale a précisé qu'un contrat pluriannuel d'objectifs et de moyens (Cpom) qui, lui, ne concernerait que les établissements et services et leurs autorités de tarification, pourrait venir compléter la convention.
L'orientation d'un jeune dans un dispositif intégré suppose une décision de la commission des droits et de l'autonomie des personnes handicapées (CDAPH). Comme l'indique le présent article, celle-ci aura la possibilité, après avoir recueilli l'accord de l'intéressé ou de ses représentants légaux, de désigner, non pas un établissement ou service, mais un dispositif intégré pour accompagner le jeune. Cette décision vaudra autorisation pour les équipes de suivi prévues à l'article L. 112-2-1 du code de l'éducation de modifier le projet personnalisé de scolarisation. Ces modifications doivent être encadrées par décret et ne pourront intervenir qu'après accord de l'intéressé ou de ses représentants légaux.
Un suivi du fonctionnement en dispositif intégré est prévu, les établissements et services signataires de la convention devant adresser un bilan annuel, au plus tard le 30 juin, à la MDPH et à l'agence régionale de santé (ARS). Les modalités selon lesquelles devra être établi ce bilan seront prévues par décret.
Le II du présent article dispose que l'article L. 312-17-1 nouveau sera applicable une fois que les conventions constitutives du dispositif intégré auront été conclues et, au plus tard, le 31 décembre 2017.
Enfin, le III prévoit la remise par le Gouvernement au Parlement d'un rapport d'évaluation du fonctionnement en dispositif intégré, au plus tard le 31 décembre 2017.
II - La position de la commission
Votre commission reconnaît l'intérêt de l'expérimentation d'un mode de fonctionnement fondé sur le parcours de vie de la personne, susceptible de dépasser les rigidités actuelles liées à l'organisation et au financement des établissements et services qui accompagnent les personnes en situation de handicap. Comme l'ont souligné les premiers travaux d'évaluation de l'expérimentation, celle-ci est porteuse d'une réflexion qui s'étend bien au-delà du seul champ des Itep et qui pourrait éclairer des évolutions futures dans l'organisation du secteur médico-social 60 ( * ) .
En même temps qu'ils soulignaient l'intérêt de l'expérimentation, ces mêmes travaux ont mis en évidence des points de vigilance, notamment s'agissant du rôle de la CDAPH et de la correcte information des jeunes et de leurs familles sur le dispositif. Si le présent article crée utilement un cadre susceptible de favoriser un déploiement homogène du fonctionnement en dispositif intégré sur les territoires, les limites des expérimentations qui ont déjà été identifiées doivent être prises en compte, pour que les familles se sentent parfaitement associées à ce type de démarches et pour les MDPH ne se sentent pas désinvesties d'une partie de leurs missions au profit des établissements et services.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement prévoyant, outre plusieurs clarifications rédactionnelles :
- que le cahier des charges définissant les conditions du fonctionnement en dispositif intégré doit être fixé par décret ;
- que la Comex de la MDPH n'a pas pour mission de décider elle-même de l'opportunité du fonctionnement en dispositif intégré mais doit pouvoir se prononcer sur la convention conclue par la MDPH avec les autres acteurs intéressés ;
- que le bilan du fonctionnement en dispositif intégré, qui devra être transmis chaque année à la MDPH et à l'ARS, le sera également au rectorat, celui-ci étant pleinement partie à la démarche de fonctionnement en dispositif intégré ( amendement COM-381 ).
Votre commission a adopté cet article ainsi modifié.
Article
22
Expérimentation de dispositifs d'accompagnement des patients
Objet : Cet article met en place de manière expérimentale pour une durée de cinq ans des projets d'accompagnement pour les personnes souffrant de maladie chronique ou particulièrement exposées à ce risque ou handicapées et leur entourage.
I - Le dispositif proposé
Cet article se compose de six parties.
Le I prévoit la possibilité pour une durée de cinq ans de mettre en place des projets d'accompagnement sanitaires, sociaux et administratifs des personnes souffrant d'une maladie chronique, particulièrement exposées au risque d'en souffrir ou handicapées. Ces prises en charge peuvent être étendues à l'entourage avec l'accord de la personne.
Cet accompagnement a pour but de renforcer l'autonomie de la personne.
Le II prévoit un cahier des charges établi par le ministre chargé de la santé qui servira de base à la convention entre les acteurs de santé volontaires et les ARS territorialement compétentes.
Le III prévoit un financement de base par le fonds d'intervention régional (FIR).
Le IV prévoit la possibilité d'échanges d'informations relatives à la prise en charge dans le cadre du dossier médical partagé.
Le V prévoit le consentement de la personne pour entrer dans l'expérimentation et la possibilité pour elle de bénéficier d'un plan personnalisé de soins et d'accompagnement.
Le VI prévoit une évaluation par les ARS en vue de la généralisation des expérimentations et un rapport du Gouvernement au Parlement au plus tard trois mois avant son terme.
II - La position de la commission
Votre commission est favorable à cet article qui permet de décloisonner les prises en charge sur la base des projets portés par les professionnels. Elle espère que les modalités de mise en place de ces expérimentations seront suffisamment simples, y compris en matière de financement, pour ne pas décourager les équipes.
Votre commission a adopté cet article sans modification.
Article 22 bis
[supprimé]
(art. L. 245-8 et L. 245-13 du code de l'action
sociale et des familles)
Mise en place du tiers payant par le
département
pour l'achat des aides techniques en matière de
handicap
Objet : Cet article, inséré par l'Assemblée nationale, vise à autoriser les départements à mettre en place des mécanismes de tiers payant pour le paiement de certaines des dépenses financées par la prestation de compensation du handicap.
I - Le dispositif proposé
Inséré en commission des affaires sociales à l'initiative de notre collègue députée Martine Carillon-Couvreur et de plusieurs membres du groupe socialiste, républicain et citoyen (SRC), le présent article vise à permettre aux départements de mettre en place des mécanismes de tiers payant pour certaines des prestations incluses dans la prestation de compensation du handicap (PCH).
L'article L. 245-3 du code de l'action sociale et des familles dispose que la PCH peut être affectée aux dépenses suivantes :
- le paiement des aides humaines pouvant comprendre, le cas échéant, les aides apportées par les aidants familiaux ;
- celui des aides techniques, notamment pour financer le reste à charge de celles qui sont financées par l'assurance maladie ;
- l'aménagement du logement et du véhicule ainsi que les éventuels surcoûts relatifs au transport de la personne handicapée ;
- des charges spécifiques ou exceptionnelles, notamment liées à l'acquisition ou à l'entretien de produits liés au handicap ;
- les charges liées à l'attribution et à l'entretien des aides animalières.
L'article L. 245-8 du même code organise un mécanisme de tiers payant pour le financement des aides en prévoyant une exception au caractère insaisissable de la prestation. Le 1° du présent article vise à élargir ce mécanisme aux autres aides financées à travers la PCH, à l'exception des charges liées à l'attribution et à l'entretien des aides animalières.
Le 2° du présent article effectue une coordination à l'article L. 245-13. Ce dernier dispose que certains éléments de la PCH, à l'exception des aides humaines, peuvent être versés de façon ponctuelle et non mensuellement. Il est précisé que ces versements ponctuels interviennent dès lors que la prestation est versée directement au bénéficiaire, et non lorsqu'existe un mécanisme de tiers payant.
II - La position de la commission
La mise en place d'un dispositif de tiers payant pour l'acquisition d'aides et d'équipements techniques par les personnes handicapées a été envisagée dans le cadre de la Conférence nationale du handicap du 11 décembre 2014. Votre commission ne peut que partager l'objectif de simplification des démarches applicables aux personnes handicapées. Elle estime cependant que le présent article soulève plusieurs difficultés de forme et de fond.
Il n'a tout d'abord qu'un lien très indirect avec le texte en cours de discussion : la PCH est entièrement financée par les départements et les règles d'attribution de celle-ci soulèvent des problématiques très éloignées de l'organisation du système de santé. Le présent article ne figurait d'ailleurs pas dans le texte initialement présenté par le Gouvernement. Aucune étude d'impact ne permet par conséquent de savoir quelles seraient les conséquences de l'adoption du présent article pour les départements et pour les bénéficiaires de la PCH.
Or ces dernières méritent d'être étudiées de près. Le tiers payant ne reste qu'une faculté dont pourront user, ou non, les départements. Le présent article ne garantit donc en aucun cas la généralisation sur l'ensemble du territoire d'un dispositif d'allocation de la PCH plus simple et plus avantageux pour ses bénéficiaires. Des dispositifs de tiers payant sont déjà mis en place dans certains départements. Le présent article ne devrait donc avoir qu'un impact très limité sur les pratiques actuelles.
L'objectif poursuivi par le présent article semble être de pouvoir permettre aux départements de sélectionner des fournisseurs d'aides techniques ou des prestataires susceptibles d'aménager les logements en passant avec eux une convention assurant le paiement direct de la part des dépenses financée au titre de la PCH. Cette démarche sera source d'une charge de travail supplémentaire pour les départements dont le niveau n'est pas évalué dans l'exposé des motifs de l'amendement.
En outre, la mise en oeuvre du tiers payant à la place du paiement sur factures aura un impact en matière de trésorerie. Selon les indications fournies à vos rapporteurs par le Gouvernement, cet impact pourrait s'élever à 1,9 million d'euros, sur un total de dépenses au titre de la PCH égal à 1 614 millions d'euros en 2014.
Rien ne garantit, par ailleurs, que la liberté de choix des bénéficiaires de la PCH puisse être préservée. En effet, le présent article n'indique pas si le tiers payant intervient, ou non, après accord du bénéficiaire et quelles sont les conséquences d'un refus de ce dernier. Sans doute les bénéficiaires de la PCH seront-ils très fortement incités à choisir le prestataire présélectionné par le département. On peut également supposer que certains bénéficiaires de la PCH souhaiteront malgré tout choisir librement leurs prestataires et renonceront par conséquent au bénéfice du tiers payant. Coexisteront alors des systèmes variés de paiement de la PCH dans chaque département. La situation n'aura donc pas évolué par rapport à celle qui existe actuellement et l'objectif de simplification recherché par le présent article n'aura pas été atteint.
Compte tenu de l'ensemble de ces éléments, votre commission a, sur proposition de ses rapporteurs, adopté un amendement de suppression du présent article ( amendement COM-382 ).
Votre commission a supprimé cet article.
Article 23
[supprimé]
(art. L. 1111-3-1 [nouveau] du code de la santé
publique)
Information du patient sur les coûts de son
hospitalisation
Objet : Cet article met en place l'obligation pour les établissements de santé de remettre au patient à l'issue de chaque prise en charge une feuille récapitulant le coût des traitements reçus.
I - Le dispositif proposé
Cet article propose d'insérer un nouvel article L. 1111-3-1 après l'article L. 1111-3 du code de la santé publique relatif au droit à l'information du patient hospitalisé.
Il dispose que, pour toute prise en charge, le patient reçoit à sa sortie un récapitulatif du coût de l'ensemble des prestations reçues, avec mention de la part remboursée par l'assurance maladie obligatoire et, le cas échéant, par les régimes complémentaires, ainsi que du reste à charge.
II - La position de la commission
Le Gouvernement indique à propos de cet article « qu'il s'agit, dans une visée pédagogique, de favoriser une meilleure compréhension par le patient de l'engagement de la solidarité nationale par l'assurance maladie obligatoire pour prendre en charge le coût de sa venue à l'hôpital ». Cette mesure constitue par ailleurs un alignement des pratiques des établissements publics sur les établissements privés.
Cette mesure représente un coût puisque, d'après l'étude d'impact, « la mise en oeuvre de cette mesure nécessite une évolution à la fois des processus métier du domaine accueil - facturation - recouvrement, et des systèmes d'information, portée par le programme Simphonie (SIMplification du Parcours administratif HOspitalier et Numérisation des Informations Echangées) ; celui-ci a vocation à simplifier le parcours du patient, déterminer à sa sortie les coûts de sa prise en charge et favoriser le paiement immédiat par le patient de son reste à charge ».
Le Gouvernement a cependant été dans l'incapacité de le mesurer depuis octobre 2014 car « les coûts générés, et une première estimation des gains attendus, sont en cours d'évaluation par le Secrétariat général pour la modernisation de l'action publique (SGMAP). »
En l'absence de visibilité claire sur le coût de cette mesure, sur son calendrier de mise en oeuvre et sur les bénéfices qu'elle doit apporter, votre commission a adopté l'amendement de suppression présenté par ses rapporteurs car cet article, en l'état, paraît imposer une charge irréaliste aux hôpitaux publics ( amendement COM-383) .
Votre commission a supprimé cet article.
Article 23 bis
[supprimé]
(art. L. 6432-3 du code de la santé
publique)
Information du patient en cas d'évacuation sanitaire
à l'initiative de l'agence de santé de Wallis-et-Futuna
Objet : Cet article, inséré par l'Assemblé nationale, prévoit de renforcer l'information du patient en cas d'évacuation sanitaire à l'initiative de l'agence de santé de Wallis-et-Futuna.
I - Le dispositif proposé
Cet article, inséré par l'Assemblée nationale en séance publique à l'initiative de notre collègue députée Monique Orphé et de membres du groupe SRC, insère un nouvel article au sein du code de la santé publique visant à améliorer l'information des patients bénéficiant d'une évacuation sanitaire depuis Wallis-et-Futuna.
Il prévoit ainsi la remise au patient d'un document l'informant des modalités et des conséquences, notamment financières, de son transfert. Le contenu de ce document devra être précisé par un décret en Conseil d'Etat.
II - La position de la commission
Les infrastructures de santé de la collectivité d'outre-mer de Wallis-et-Futuna ne permettent pas de traiter de manière satisfaisante l'ensemble des patients et des pathologies. Des évacuations sanitaires sont donc parfois nécessaires, vers la Nouvelle-Calédonie (éloignée de 2 000 km), l'Australie (4 000 km) ou la France métropolitaine (22 000 km). Le nombre de ces évacuations sanitaires était de 761 en 2014 61 ( * ) .
Compte tenu de l'isolement de ce territoire, ces évacuations sont nécessairement des opérations lourdes et les implications, notamment financières, pour les patients et leurs accompagnants ne sont pas toujours bien anticipées. Une meilleure information des patients peut donc être souhaitable.
Toutefois, aussi nécessaire qu'elle soit, une telle mesure ne relève pas du domaine de la loi. L'agence de santé de Wallis-et-Futuna peut en effet mettre elle-même en oeuvre cette information, de sa propre initiative ou sur injonction du ministre de la santé sous la tutelle duquel elle est placée.
Votre commission a donc adopté l'amendement de suppression présenté par ses rapporteurs ( amendement COM-384 ).
Votre commission a supprimé cet article.
CHAPITRE V
RENFORCER LES OUTILS PROPOSÉS AUX
PROFESSIONNELS
POUR LEUR PERMETTRE D'ASSURER LA COORDINATION
DU
PARCOURS DE LEUR PATIENT
Article 24
(art. L. 1112-1 du
code de la santé publique)
Lettres de liaison entre l'hôpital
et le médecin traitant
Objet : Cet article prévoit la transmission systématique de lettres de liaison comportant des informations sur la situation médicale du patient entre la ville et l'hôpital.
I - Le dispositif proposé
Cet article tend à modifier l'article 1112-1 du code de la santé publique, relatif aux obligations pesant sur les établissements de santé en matière d'information des patients. Il se compose de trois points.
Le 1° supprime l'obligation pour le praticien qui a prescrit l'hospitalisation d'avoir à formuler une demande pour obtenir les informations médicales concernant la personne hospitalisée.
Le 2° insère dans l'article une nouvelle partie tendant à prévoir que le praticien qui adresse un patient à l'hôpital accompagne sa demande d'une lettre de liaison, que ce praticien et le médecin traitant ont accès sur leur demande aux informations médicales relatives à l'hospitalisation, et qu'ils sont destinataires d'une lettre de liaison comportant les éléments utiles à la continuité des soins. Cette lettre doit être remise au patient au moment de sa sortie mais peut être dématérialisée et est alors déposée dans le dossier médical partagé et envoyée par messagerie sécurisée aux praticiens concernés.
Le 3° procède à une coordination.
II - La position de la commission
Lors de la discussion du dernier projet de loi de financement de la sécurité sociale, votre commission avait jugé cette mesure trop importante pour attendre que ce texte soit adopté et souhaité qu'elle puisse être mise en oeuvre dès le 1 er janvier 2015.
L'Assemblée nationale avait supprimé l'article adopté par le Sénat, estimant que le dispositif devait faire l'objet de nouvelles concertations avant d'être discuté dans le cadre du projet de loi relatif à la santé. Votre commission constate qu'aucune nouvelle concertation n'a été engagée sur ce point.
Lors des débats au Sénat, la ministre avait indiqué que cette mesure était sans impact sur les finances de la sécurité sociale. L'étude d'impact jointe au projet de loi relatif à la santé indique pourtant que « la mise en oeuvre de cette obligation nécessitera une meilleure organisation de la sortie des patients, si besoin avec une mobilisation de temps médical et de secrétariat », ce qui représente un coût, certes « difficilement mesurable aujourd'hui ». Cependant, cette mesure repose sur la volonté de faire diminuer le nombre de ré-hospitalisations, ce qui engendrera une économie. Le coût des ré-hospitalisations évitables est évalué par l'étude d'impact à 4,6 millions d'euros. Votre commission considère donc que cette mesure est une source d'économie potentielle, et regrette qu'elle n'ait pas été adoptée dans le cadre du PLFSS où elle avait toute sa place.
Votre commission a adopté cet article sans modification.
Article 25
(art. L. 1110-4,
L. 1110-4-1 [nouveau], L. 1110-12 [nouveau],
L. 1111-7, L. 1111-8, L.
1111-14, L. 1111-15, L. 1111-16, L. 1111-18, L. 1111-19,
L. 1111-20, L.
1111-21 et L. 1111-22 du code de la santé publique ;
art. L.
161-36-1 A, L. 162-1-14, L. 221-1 et L. 162-5-3 du code de la
sécurité sociale)
Refonte du dossier médical personnel
en dossier médical partagé
Objet : Cet article confie à la Caisse nationale d'assurance maladie des travailleurs salariés l'élaboration et le déploiement du dossier médical partagé.
I - Le dispositif proposé
Cet article se compose de cinq parties.
Le I se compose de douze points.
Le 1° modifie l'article L. 1110-4 du code de la santé publique relatif au secret médical. Cette obligation est reformulée pour indiquer qu'elle pèse, non seulement sur les professionnels de santé mais également sur l'ensemble des structures de santé ainsi que sur les services sociaux et médico-sociaux. Il est indiqué qu'un professionnel peut échanger avec un ou plusieurs professionnels identifiés les informations relatives à une personne qu'ils prennent en charge, dans la mesure où ces informations sont strictement nécessaires à la coordination ou à la continuité des soins, ou au suivi médico-social et social. Lorsque les professionnels appartiennent à une même équipe, les informations sont données à l'ensemble des membres de l'équipe. A l'inverse, quand les professionnels qui échangent des informations n'appartiennent pas à la même équipe, l'échange d'informations requiert le consentement préalable de la personne, recueilli par tout moyen dans des conditions définies par décret pris après avis de la Commission nationale de l'informatique et des libertés (Cnil). La personne doit être informée de son droit de s'opposer à tout moment à l'échange d'informations. Un décret en Conseil d'Etat pris après avis de cette même commission doit fixer les modalités des échanges d'informations entre professionnels de santé et professionnels du secteur social et médico-social.
Le 2° propose un nouvel article L. 1110-4-1 du même code qui prévoit l'obligation pour l'ensemble des acteurs sanitaires, sociaux et médico-sociaux d'utiliser des systèmes d'information interopérables et répondant aux normes de sécurité fixées par l'agence des systèmes d'information partagés de santé (Asip santé).
Le 3° propose d'insérer un nouvel article L. 1110-12 qui définit la notion d'équipe de soin. Celle-ci est constituée des professionnels qui participent directement à la prise en charge d'un patient, soit qu'ils exercent au sein du même établissement, soit que le patient se soit adressé à eux pour la réalisation de consultations et d'actes prescrits par son médecin, soit qu'ils exercent dans un ensemble comprenant au moins un professionnel de santé et présentant une organisation formalisée ou des pratiques conformes à un cahier des charges fixé par arrêté du ministre chargé de la santé.
Le 3° bis procède à une coordination à l'article L. 1111-7.
Le 4° modifie l'article L. 1111-8 pour prévoir l'obligation d'agrément des hébergeurs de données et le fait que l'hébergement est subordonné à l'information préalable de la personne, qui peut y faire opposition pour un motif légitime. Il procède également à des coordinations.
Le 5° modifie l'article L. 1111-14 pour prévoir la possibilité pour les bénéficiaires de l'assurance maladie de disposer d'un dossier médical partagé (DMP). Il prévoit la création d'un identifiant du dossier médical partagé pour l'ensemble des bénéficiaires de l'assurance maladie. Un dossier médical partagé ne peut être créé qu'avec le consentement exprès de la personne. Cet article confie à la Caisse nationale d'assurance maladie (Cnam) la conception, la mise en oeuvre et l'administration du DMP, dans des conditions prévues par décret en Conseil d'Etat. La Cnam doit également participer à la mise en oeuvre et à l'administration d'un système de messagerie sécurisé.
Le 6° propose une nouvelle rédaction de l'article L. 1111-15 pour prévoir l'obligation pour chaque professionnel de santé d'inscrire dans le DMP les éléments diagnostiques et thérapeutiques nécessaires à la coordination des soins. Les établissements de santé doivent faire figurer un résumé des principaux éléments relatifs au séjour et le médecin traitant doit, au moins une fois par an, établir une synthèse. Cet article précise que la responsabilité des professionnels de santé ne peut être engagée du fait de la méconnaissance d'une information masquée par le patient dans le DMP. Les données de sécurité sociale nécessaires à la coordination des soins sont également inscrites dans le DMP. Celui-ci comporte également des volets relatifs aux dons d'organes et de tissus, aux directives anticipées et à la personne de confiance. Il est enfin prévu la possibilité pour le titulaire du DMP de rendre inaccessibles certaines informations.
Le 7° complète l'article L. 1111-16 pour prévoir que le médecin traitant accède à l'ensemble des informations contenues dans le DMP, y compris celles rendues inaccessibles. Il précise également que le chirurgien-dentiste accède à l'ensemble des données médicales nécessaires à l'exercice de sa profession sous réserve de l'accord du patient.
Le 7° bis procède à une coordination.
Le 8° propose une nouvelle rédaction de l'article L. 1111-19 pour prévoir que le titulaire du dossier accède directement par voie électronique à son contenu, ainsi qu'à la liste des professionnels qui ont accès à son dossier, liste qu'il peut à tout moment modifier. Il dispose également des traces d'accès à son dossier.
Le 9° procède à une coordination.
Le 10° propose une nouvelle rédaction de l'article L. 1111-21 pour renvoyer les conditions d'application du DMP à un décret en Conseil d'Etat pris après avis de la Cnil et des conseils nationaux des ordres des professions de santé. Ce décret précise notamment les conditions d'ouverture et de fermeture du dossier, les conditions de recueil du consentement, les modalités d'exercice des droits du titulaire sur les informations figurant dans son dossier, ainsi que les conditions dans lesquelles certaines informations peuvent être rendues inaccessibles.
Le 11° procède à une coordination.
Le II et le IV procèdent à des coordinations au sein du code de la sécurité sociale.
Le III procède à des coordinations au sein du code de la santé publique.
Le V prévoit que la Cnam est substituée au groupement d'intérêt public chargé du développement des systèmes d'information partagés, c'est-à-dire à l'Asip Santé, dès la parution du décret en Conseil d'Etat, et que les modalités de ce transfert sont prévues par convention entre le GIP et la Cnam.
II - La position de la commission
Votre commission constate qu'après avoir dépensé, selon les estimations de la Cour des comptes plus d'un demi-milliard d'euros à l'élaboration du dossier médical personnel depuis 2005, l'Etat se voit aujourd'hui contraint de confier à la Cnam le projet. Celui-ci nécessitera encore d'importants développements et aucun calendrier de mise en place n'est prévu. Or la facilité d'usage du DMP sera une condition essentielle de sa diffusion parmi les professionnels de santé. Lors de leurs auditions, vos rapporteurs ont pu constater la diversité des approches entre ceux qui considèrent que le DMP ne doit pas être une charge de travail supplémentaire pour le généraliste et ceux qui, surtout parmi les jeunes praticiens, y voient un instrument essentiel pour la coordination des soins.
Votre commission considère que le décloisonnement entre santé, social et médico-social, strictement encadré et limité à l'échange des informations nécessaires à la prise en charge d'une personne, est un progrès. Ainsi qu'elle l'a prévu à l'article 9 bis , une exception doit toutefois être faite pour les personnes détenues qui doivent construire une relation de confiance parfois difficile avec les soignants.
Votre commission a adopté trois amendements à cet article, dont deux à l'initiative de ses rapporteurs.
Le premier insère les modifications de l'article L. 1110-4 initialement prévues à l'article 46 du projet de loi dans l'article 25. Il supprime par ailleurs la modification de l'article L. 1111-18 prévue à l'article 25 mais couverte par les modifications prévues par l'article 46 ( amendement COM-385 ).
Les dispositions concernées ont pour objet d'étendre au partenaire lié par un Pacs et au concubin l'accès aux informations relatives à la santé d'une personne décédée. Elles permettent par ailleurs aux titulaires de l'autorité parentale de conserver leur droit d'accès au dossier médical d'un mineur après le décès de celui-ci.
Le second soumet à l'accord du patient la possibilité pour le médecin traitant de consulter les informations qu'il a rendues inaccessibles dans le DMP ( amendement COM-449 ).
A l'initiative de notre collègue Gilbert Barbier, la commission a également adopté un amendement tendant à prévoir pour les sages-femmes la possibilité d'accéder aux informations du DMP dans les mêmes conditions que les chirurgiens-dentistes ( amendement COM-32 ).
Votre commission a adopté cet article ainsi modifié.
Article 25 bis [nouveau]
(art.
L. 1111-23 du code de la santé publique)
Accès des
médecins en établissement
au dossier pharmaceutique du
patient
Objet : Cet article, inséré par votre commission à l'initiative de nos collègues Jean-Pierre Grand et de Corinne Imbert vise à permettre au médecin qui prend en charge un patient au sein d'un établissement de santé de consulter son dossier pharmaceutique.
A l'initiative de nos collègues Jean-Pierre Grand et Corinne Imbert, votre commission a adopté deux amendements identiques dont l'objectif est de permettre au médecin qui prend en charge un patient au sein d'un établissement de santé de consulter son dossier pharmaceutique afin de garantir une meilleure continuité dans la prise en charge ( amendements COM-146 et COM-281 ).
La commission a adopté cet article additionnel ainsi rédigé.
CHAPITRE VI
ANCRER L'HÔPITAL DANS SON
TERRITOIRE
Article 26 A
[supprimé]
Mission de l'agence régionale de santé
en
matière d'accès aux soins dans des délais raisonnables
Objet : Cet article, inséré par l'Assemblée nationale, entend rendre l'agence régionale de santé (ARS) responsable de l'accès aux soins dans un délai raisonnable.
I - Le dispositif proposé
Cet article non codifié, issu d'un amendement de la rapporteure Bernadette Laclais, adopté en commission par l'Assemblée nationale, déclare que l'ARS veille à ce que l'accès aux soins soit garanti dans des délais raisonnables quelles que soient les caractéristiques du territoire.
II - La position de la commission
Votre commission considère que cet article est satisfait par l'actuel article L. 1434-7 du code de la santé publique qui dispose que le « schéma régional d'organisation des soins a pour objet de prévoir et de susciter les évolutions nécessaires de l'offre de soins afin de répondre aux besoins de santé de la population et aux exigences d'efficacité et d'accessibilité géographique ».
Votre commission a adopté l'amendement de suppression présenté par ses rapporteurs (amendement COM-386 ).
Votre commission a supprimé cet article.
Article 26
(art. L. 6111-1, L.
6111-1-1 à L. 6111-1-3 et L. 6111-6-1 [nouveaux],
L. 6112-1 à
L. 6112-4, L. 6112-4-1 et L. 6112-4-2 [nouveaux]
et L. 6116-5 du code
de la santé publique)
Définition du service public
hospitalier
et des obligations qui lui sont liées
Objet : Cet article tend à réinscrire dans la loi la notion de service public hospitalier (SPH), et à définir son contenu et les conditions de participation des établissements de santé.
I - Le dispositif proposé
Cet article a fait l'objet d'une réécriture globale par un amendement du Gouvernement, adopté au stade de l'examen en commission à l'Assemblée nationale.
Il se compose de cinq parties.
Le I modifie le code de la santé publique.
Le A modifie le chapitre du code de la santé publique relatif aux missions des établissements de santé.
Le 1° modifie l'article L. 6111-1 pour prévoir que les établissements de santé prennent en compte la singularité et les aspects psychologiques des personnes qu'ils ont en charge et qu'ils mènent des actions de prévention et d'éducation pour la santé.
Il est également précisé qu'ils peuvent délivrer des soins palliatifs.
Par coordination avec l'article 1 er du projet de loi, la notion de santé publique est remplacée par celle de santé.
Un nouvel aliéna est ajouté pour permettre aux établissement de santé de participer aux actions de formation, d'enseignement universitaire et post-universitaire, à la recherche et à l'innovation en santé ainsi qu'au développement professionnel continu des professionnels de santé et à la formation initiale des sages-femmes et du personnel paramédical.
Le 2° propose d'insérer trois articles nouveaux après l'article L. 6111-1.
Le texte proposé pour l'article L. 6111-1-1 prévoit que les établissements mettent en place des permanences d'accès aux soins de santé, notamment en orthogénie, adaptées aux personnes en situation de précarité dans la cadre de conventions avec l'Etat.
Le texte proposé pour l'article L. 6111-1-2 prévoit que les établissements de santé peuvent dispenser des soins aux personnes faisant l'objet d'une hospitalisation sous contrainte, aux détenus, aux personnes placées en rétention de sûreté et à celles placées en centre de rétention administrative.
L'article L. 6111-1-3 propose pour sa part de garantir à tous les patients pris en charge en urgence les garanties relatives à l'accueil et aux tarifs prévus.
Le 3° a été supprimé par coordination.
Le 4° propose d'insérer un nouvel article L. 6111-6-1 pour prévoir que l'Etat participe aux dépenses des établissements pour la formation des médecins, des odontologistes, des pharmaciens et des professionnels paramédicaux dans la limite des crédits ouverts en loi de finances. Cet article prévoit également que les frais liés aux centres de réception et de régulation des appels sont financés par des contributions qui peuvent notamment venir des régimes obligatoires d'assurance maladie, de l'Etat et des collectivités territoriales. Enfin l'Etat prend en charge les dépenses exposées par les établissements au titre des soins dispensés aux étrangers placés en centre de rétention administrative.
Le B du I propose une nouvelle rédaction du chapitre du code de la santé publique relatif aux missions de service public des établissements de santé pour prévoir la mise en place d'un service public hospitalier (SPH).
Le texte proposé pour l'article L. 6112-1 prévoit que le service public hospitalier exerce l'ensemble des missions dévolues aux établissements de santé ainsi que l'aide médicale urgente.
Le texte de l'article L. 6112-2 prévoit quatre conditions cumulatives pour les établissements et les professionnels participant au service public hospitalier. Ces conditions sont :
un accueil adapté et un délai de prise en charge correspondant à l'état de santé ;
une permanence d'accueil et de soins ou à défaut la garantie d'une prise en charge dans un autre établissement ou une structure adaptée ;
l'égal accès à des activités de prévention et de soins de qualité ;
l'interdiction des dépassements de tarifs et d'honoraires, y compris lorsque le patient est transféré temporairement dans un autre établissement de santé ou dans une autre structure pour des actes médicaux.
Des obligations complémentaires sont prévues pour les établissements assurant le service public hospitalier :
garantir la participation des usagers avec voix consultative ;
transmettre annuellement à l'agence régionale de santé (ARS) leur compte d'exploitation.
Ces établissements doivent répondre à la demande éventuelle de l'ARS pour :
participer aux communautés professionnelles territoriales de santé ;
développer des actions permettant de répondre aux besoins de santé de la population en cas de carence de l'offre ;
développer des actions de coopération avec les établissements de santé privés, sociaux et médico-sociaux ainsi qu'avec les centres de santé, les maisons de santé et les professionnels libéraux.
Les établissements doivent informer l'ARS de leur décision de cesser ou de modifier une activité de soins susceptible de restreindre l'offre de soins sur le territoire et rechercher avec l'ARS les alternatives possibles.
Ils doivent également développer des actions spécifiques aux départements d'outre-mer, à Saint-Barthélemy, Saint-Martin et Saint-Pierre-et-Miquelon.
Le texte proposé pour l'article L. 6112-3 indique quels sont les établissements assurant le service public hospitalier. Il s'agit, sans condition, des établissements publics de santé, des hôpitaux des armées et des établissements privé d'intérêt collectif, des dispositions transitoires concernant leur contrat pluriannuel d'objectifs et de moyens étant prévues par cet article. Les établissements privés commerciaux peuvent être habilités à assurer le service public hospitalier après avis conforme de la conférence médicale d'établissement (CME) et à condition d'exercer l'ensemble de leur activité à tarif opposable.
L'article L. 6112-4 prévoit les sanctions applicables en cas de manquement constaté par le directeur général de l'ARS aux obligations liées au service public hospitalier. A l'issue d'une procédure contradictoire définie par décret en Conseil d'Etat et en proportion de l'infraction constatée, ces sanctions peuvent comprendre une pénalité financière allant jusqu'à 5 % des produits reçus par l'établissement au cours de l'année précédente et, pour les établissements privés, jusqu'au retrait de l'habilitation.
Le texte du nouvel article L. 6112-4-1 prévoit que les établissements privés qui ne participent pas au service public hospitalier y sont associés s'ils sont autorisés à prendre en charge les urgences. Dans le cadre des urgences ou de la permanence des soins, et y compris pour les soins consécutifs à cette prise en charge, les tarifs opposables doivent être pratiqués.
L'article L. 6112-4-2 précise que les autorisations d'activité ne tiennent pas compte de la participation ou non d'un établissement au service public hospitalier.
Le C du I propose une nouvelle rédaction de l'article L. 6161-5 relatif à la définition des établissements de santé privés d'intérêt collectif pour effectuer des coordinations.
Le I bis nouveau tend à prévoir un délai de six mois pour l'adoption des avenants aux contrats pluriannuels d'objectifs et de moyens rendus nécessaires par la mise en place du service public hospitalier.
Le II et le III , qui prévoyaient des dispositions reprises ailleurs dans l'article dans le cadre de l'amendement présenté par le Gouvernement à l'Assemblée nationale ou des coordinations, ont été supprimés.
Le IV prévoit que les dispositions des contrats pluriannuels d'objectifs et de moyens cessent d'avoir effet à partir de la mise en place du service public hospitalier pour les établissements y participant de plein droit, à compter de la fin de la convention pour les autres.
II - La position de la commission
Le service public hospitalier est une étiquette qui a pour seul contenu réel l'obligation de pratiquer les tarifs opposables sur l'ensemble de l'activité de l'établissement. Pour autant votre commission n'est pas opposée à sa mise en place, qui est vue par les établissements publics et les personnels hospitaliers comme une reconnaissance de la spécificité de leurs tâches.
Néanmoins afin de reconnaître le rôle que les établissements privés jouent dans la réalité de l'offre de soins aux patients, votre commission a rétabli, sur proposition de ses rapporteurs, pour les établissements privés, la possibilité d'exercer des missions de service public tout en maintenant les garanties qui s'attachent actuellement pour les patients à l'exercice de ces missions, y compris les tarifs opposables ( amendement COM-387 ).
A l'initiative de notre collègue Gilbert Barbier, la commission a supprimé la mention de la participation des établissements qui assurent service public hospitalier à la formation initiale des sages-femmes, ces formations étant exercées par des écoles intégrées aux CHU ( amendement COM-34 ).
A l'initiative de nos collègues Gilbert Barbier et Jean-Pierre Grand, elle a supprimé la possibilité de participation des établissements qui assurent le service public hospitalier aux communautés professionnelles territoriales de santé sur désignation de l'ARS ( amendements COM-45 et COM-98 ).
Enfin, à l'initiative de notre collègue Roger Karoutchi, la commission a précisé que les décisions d'autorisation ne seront pas fonction de la participation d'un établissement au service public hospitalier ( amendement COM-127) .
Votre commission a adopté cet article ainsi modifié.
Article 26 bis A
(art. L.
2371-1 [nouveau] du code de la santé publique)
Maisons d'accueil
hospitalières
Objet : Cet article, inséré par l'Assemblée nationale, insère dans le code de la santé publique un nouvel article relatif aux maisons d'accueil hospitalières.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue députée Bernadette Laclais, adopté par l'Assemblée nationale en séance publique, se compose de deux parties.
Le I propose d'insérer dans la partie du code de la santé publique relative à la santé reproductive, aux droits de la femme et à la protection de la santé de l'enfant un nouveau chapitre relatif aux maisons d'accueil hospitalières. Dans le cadre d'un nouvel article L. 2371-1 il est prévu que ces maisons respectent un cahier des charges national qui précisera notamment les conditions dans lesquelles elles peuvent passer des conventions avec les établissements de santé.
Ces conventions sont transmises au directeur général de l'agence régionale de santé (ARS) et la liste des maisons est publiée dans le cadre du service public d'information en santé.
Le II prévoit les modalités selon lesquelles les maisons d'accueil hospitalières en activité à la date de la promulgation de la loi se mettent en conformité avec elle.
II - La position de la commission
Les maisons d'accueil hospitalières sont des structures d'hébergement non médicalisé mises en place à proximité des établissements de santé, parfois de longue date, pour apporter des solutions d'hébergement et parfois d'accompagnement aux parents et proches de patients hospitalisés.
Ces structures, majoritairement privées non-lucratives, peuvent apporter aux usagers et à leurs familles des solutions de proximité d'accueil et d'accompagnement à des conditions financières très favorables, avec le soutien du Fonds national d'action sociale de la sécurité sociale.
Elles s'inscrivent dans le développement des soins ambulatoires et offrent une alternative non-lucrative à l'expérimentation des hôtels hospitaliers prévue par la loi de financement de la sécurité sociale pour 2015 62 ( * ) .
Votre commission partage pleinement l'idée de donner un statut à ces maisons d'accueil mais s'interroge sur le positionnement de cet article au sein du code de la santé publique. Elle a donc adopté à l'initiative de ses rapporteurs un amendement de recodification ( amendement COM-388 ).
Votre commission a adopté cet article ainsi modifié.
Article 26 bis B
[supprimé]
(art. L. 6143-2 du code de la santé
publique)
Prise en compte de la dimension psychologique
lors de
l'élaboration du projet d'établissement à
l'hôpital
Objet : Cet article, inséré par l'Assemblée nationale, prévoit qu'un projet psychologique soit intégré au projet d'établissement des hôpitaux.
I - Le dispositif proposé
Cet article, issu d'un amendement de M. Denys Robiliard et de plusieurs de ses collègues, adopté par l'Assemblée nationale en séance publique, modifie l'article L. 6143-2 du code de la santé publique pour prévoir, parmi les composantes du projet d'établissement établi par les hôpitaux, un projet psychologique s'ajoutant aux projets médicaux, infirmiers, de rééducation et médico-technique ainsi qu'au projet social.
II - La position de la commission
Votre commission considère que la dimension psychologique des prises en charge hospitalières est importante. Elle doit cependant être intégrée aux soins et ne peut exister en elle-même, spécialement en l'absence d'un statut de professionnels de santé pour les psychologues cliniciens. Dès lors, il n'est pas opportun de distinguer un projet psychologique spécifique à côté des projets existants qui ont vocation à couvrir les différents aspects du soin.
Votre commission a adopté l'amendement de suppression présenté par ses rapporteurs ( amendement COM-389 ).
Votre commission a supprimé cet article.
Article 26 bis C
(art. L.
6147-1 du code de la santé publique)
Application du droit de
priorité en matière d'urbanisme
à l'Assistance publique
- Hôpitaux de Paris
Objet : Cet article, inséré par l'Assemblée nationale, tend à préciser que le droit de priorité reconnu aux communes en matière d'urbanisme sur les ventes faites par certains établissements de santé est limité aux terrains vendus par l'Assistance publique - Hôpitaux de Paris (AP-HP).
I - Le dispositif proposé
Cet article, issu d'un amendement de M. Jean-Louis Touraine, adopté par l'Assemblée nationale en séance publique, tend à compléter l'article L. 6147-1 du code de la santé publique pour prévoir que le droit de priorité prévu pour les communes par le code de l'urbanisme (article L. 240-1) sur les ventes de terrains faites par certains établissements publics se limite, s'agissant des établissements publics de santé, à l'AP-HP.
II - La position de la commission
La rédaction actuelle de l'article L. 240-1 du code de l'urbanisme est issue d'un amendement du Sénat au projet de loi de mobilisation pour le logement et la lutte contre l'exclusion devenu l'article 35 de la loi n° 2009-323 du 25 mars 2009. Le rapporteur de la commission des affaires économiques, saisie au fond, notre ancien collègue Dominique Braye, avait alors indiqué : « L'État n'a jamais pris, en quinze ans, le décret qui devait fixer la liste des établissements publics soumis au droit de priorité, et une commune, en 2007, a engagé de ce fait une action en responsabilité de l'État devant les tribunaux pour non-publication du décret. Je rappelle que le décret en question concerne des terrains de la RATP et de l'AP-HP. (...) Cet amendement vise donc à compléter, par la force des choses au niveau législatif, la liste des établissements publics soumis au droit de priorité des communes. (...) ».
Il apparaît cependant que le renvoi effectué par cet article à l'article L. 6147-1 du code de la santé publique était trop large, car susceptible d'inclure l'ensemble des établissements publics de santé. Cet article vise donc à rendre la rédaction du code conforme à l'intention du législateur.
Votre commission a adopté cet article sans modification.
Article 26 bis
[supprimé]
(art. L. 6141-2-1 et L. 6145-16-1 [nouveau] du code de la
santé publique)
Encadrement du recours à l'emprunt
par les
établissements publics de santé et leurs groupements
Objet : Cet article, inséré par l'Assemblée nationale, encadre le recours à l'emprunt par les établissements publics de santé.
I - Le dispositif proposé
Cet article a été introduit lors de l'examen du projet de loi en commission des affaires sociales, à l'initiative de notre collègue député Pierre Morange, à la suite des travaux conduits par la mission d'évaluation et de contrôle de la sécurité sociale de l'Assemblée nationale sur la dette hospitalière.
Il prévoit que les emprunts auxquels ont recours les établissements publics de santé doivent être libellés en euros et que, lorsqu'ils sont à taux variable, la formule d'indexation « doit répondre à des critères de simplicité ou de prévisibilité des charges financières ».
Stabilisée en 2014 à 29,4 milliards d'euros , la dette des établissements publics de santé a fortement progressé au cours des années récentes, passant de 21,9 milliards d'euros en 2009 à 30,4 milliards d'euros en 2013 .
Ce niveau d'endettement résulte des plans d'investissements hospitaliers successifs qui se sont traduits par des dépenses, en particulier des dépenses immobilières, lourdes, dont une part croissante a dû être financée par l'emprunt. 87,9 % de l'encours de la dette est constitué d'emprunts auprès des établissements de crédits. Les frais financiers ont également crû pour s'établir à 961 millions d'euros en 2013, soit un coût élevé si l'on considère que l'Agence centrale des organismes de sécurité sociale (Acoss) finance un besoin de trésorerie équivalent, certes à court terme, pour un coût inférieur à 50 millions d'euros. Dans certains cas, les établissements publics de santé se sont engagés dans des opérations particulièrement risquées qui, comme pour certaines collectivités territoriales, se sont traduites par une très forte augmentation des taux d'intérêt, qui peuvent atteindre 25 %, et des indemnités de remboursement anticipé très élevées. L'encours des emprunts « structurés » s'élevait à 887 millions d'euros à fin 2014, dont 57 % auprès de la Société de financement local (SFIL), structure mise en place pour porter ce type de risques, avec la garantie de l'État.
Devant ce constat, le contrôle du pilotage budgétaire des établissements publics de santé a été renforcé à plusieurs reprises.
Pris en application de l'article 12 de la loi n° 2010-1645 du 28 décembre 2010 de programmation des finances publiques pour les années 2011 à 2014, qui prévoyait d'apporter des restrictions aux emprunts des hôpitaux, le décret n° 2011-1872 du 14 décembre 2011 relatif aux limites et réserves du recours à l'emprunt par les établissements de santé, a soumis le recours à l'emprunt des hôpitaux déjà endettés à l'autorisation du directeur général de l'agence régionale de santé. Pour tous les établissements de santé, il a encadré le recours aux emprunts à taux variable et aux contrats financiers.
Mis en place en décembre 2012, le comité interministériel de la performance et de la modernisation de l'offre de soins hospitaliers (Copermo) examine, quant à lui, les projets d'investissements supérieurs à 50 millions d'euros et se prononce sur leur cohérence par rapport à la stratégie nationale d'investissement hospitalier mais aussi sur le recours à l'emprunt et sa soutenabilité.
L'article 27 de la loi n° 2014-1653 du 29 décembre 2014 de programmation des finances publiques pour les années 2014 à 2019 a mis en place une procédure de validation des prévisions de recettes et de dépenses ainsi que du plan global de financement pluriannuel pour les établissements de santé soumis à un plan de redressement. A l'initiative de votre commission, ce même article prévoit que le rapport annuel présenté par le Gouvernement au Parlement porte également sur la dette des établissements de santé.
II - La position de la commission
L'objet principal de cet article est d'inscrire au sein de la partie législative du code de la santé publique, au sein du chapitre V « organisation financière » du titre IV du livre premier de la sixième partie, des dispositions qui figurent déjà très largement dans la partie réglementaire de ce code.
Vos rapporteurs relèvent qu'un tel encadrement des emprunts est donc d'ores et déjà prévu et que, pour rester adaptable, il est préférable qu'il continue de relever du niveau réglementaire. À l'initiative de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article ( amendement COM-308 ).
Votre commission a supprimé cet article.
Article 26 ter A
[supprimé]
(art. L. 6141-1 du code de la santé
publique)
Implication des collectivités territoriales
dans la
gouvernance des établissements publics de santé
Objet : Cet article, inséré par l'Assemblée nationale, affirme l'importance des établissements publics de santé dans les stratégies territoriales conduites par les collectivités et précise le rôle de ces dernières dans la gouvernance des établissements.
I - Le dispositif proposé
Cet article, issu d'un amendement de la rapporteure Bernadette Laclais, adopté en séance publique par l'Assemblée nationale, propose de compléter l'article L. 6141-1 du code de la santé publique relatif au statut des établissements publics de santé en prévoyant :
- d'une part que ces établissements sont dotés d'un statut spécifique, résultant notamment du code de la santé publique et de la loi du 9 janvier 1986 63 ( * ) , qui tient compte de leur rôle en tant qu'employeur, de leur implantation locale et de l'importance de celle-ci dans les stratégies territoriales conduites par les collectivités territoriales ;
- d'autre part que les collectivités territoriales participent à la gouvernance des établissements publics de santé et sont étroitement associées à la définition de leur stratégie afin de garantir le meilleur accès aux soins et la prise en compte des problématiques de santé dans les politiques locales.
II - La position de la commission
Votre commission estime que les dispositions de cet article sont déjà satisfaites par le droit existant.
Elle a adopté l'amendement de suppression présenté par ses rapporteurs ( amendement COM-391 ).
Votre commission a supprimé cet article.
Article 26 ter B
(art. L.
6148-7-1 et L. 6148-7-2 [nouveaux] du code de la santé
publique)
Recours des établissements publics de santé aux
contrats de crédit-bail
Objet : Cet article, inséré par l'Assemblée nationale, précise les conditions d'interdiction de recours des établissements publics de santé aux contrats de crédit-bail et d'autorisation d'occupation temporaire.
I - Le dispositif proposé
Cet article, issu d'un amendement du Gouvernement adopté par l'Assemblée nationale en séance publique, tend à préciser le champ de l'article 34 de la loi n° 2014?1653 du 29 décembre 2014 de programmation des finances publiques pour les années 2014 à 2019. Celui-ci interdit à certains organismes, dont les établissements publics de santé et les structures de coopération sanitaire dotées de la personnalité morale publique, de conclure des contrats de partenariat, des autorisations d'occupation temporaire, des baux emphytéotiques administratifs, des baux emphytéotiques hospitaliers ou des contrats de crédit-bail ayant pour objet la réalisation, la modification, ou la rénovation d'ouvrages, d'équipements ou de biens immatériels répondant à un besoin précisé par la collectivité publique et destinés à être mis à sa disposition ou à devenir sa propriété.
Cette disposition vise à pallier les risques juridiques et budgétaires attachés à la complexité de ces différents partenariats public-privé pour les acheteurs publics qui recourent occasionnellement à ces montages. Comme l'indique la Fédération hospitalière de France (FHF), « il s'inscrit dans la logique d'un encadrement plus efficace de la dépense publique pour améliorer le pilotage de la soutenabilité budgétaire ».
Le présent article tend à permettre aux établissements publics hospitaliers et aux structures de coopération dotée de la personnalité morale publique de continuer à passer des contrats de crédit-bail pour l'achat d'équipements.
Le champ de l'interdiction de l'article 34 de la loi du 29 décembre 2014 serait ainsi limité aux contrats de partenariat public-privé et aux baux emphytéotiques administratifs qui ont pour objet la réalisation, la modification ou la rénovation d'ouvrages immobiliers répondant à un besoin précisé par la collectivité publique et destinés à être mis à sa disposition ou à devenir sa propriété.
Il est précisé que l'Etat peut conclure ce type de contrats pour le compte des établissements et structures visés par cet article.
II - La position de la commission
Votre commission estime que la précision apportée par cet article est nécessaire à la bonne gestion des établissements et ne remettra pas en cause les objectifs d'économie portés par l'article 34 de la loi du 29 décembre 2014.
Votre commission a adopté cet article sans modification.
Article 26 ter
[supprimé]
Rapport sur les conditions de mise en oeuvre
d'une
mission d'intérêt général pour les
établissements
n'appliquant pas de dépassements
d'honoraires
Objet : Cet article, inséré par l'Assemblée nationale, tend à étudier la mise en place d'une mission d'intérêt général visant à compenser, pour les établissements de santé, la perte des ressources liées à l'activité en honoraires libres de leurs praticiens.
I - Le dispositif proposé
Les établissements publics peuvent percevoir un revenu au titre de l'activité privée de leurs praticiens et les établissements privés commerciaux fonctionnent sur la base d'un contrat avec les praticiens qui ont une activité en leur sein. L'une des solutions envisageables afin de garantir la fin des dépassements d'honoraires est de compenser la perte de revenus pour les établissements par une compensation ad hoc au titre de la dotation nationale de financement des missions d'intérêt général et d'aide à la contractualisation des établissements de santé prévue à l'article L. 162-22-13 du code de la sécurité sociale.
Cet article, issu d'un amendement de notre collègue députée Dominique Orliac, adopté en commission à l'Assemblée nationale, demande au Gouvernement d'étudier la mise en place d'une mission d'intérêt général destinée à compenser la perte de revenus pour les établissements de santé de l'interdiction des dépassements d'honoraires. Un rapport sur ce sujet devrait être remis au Parlement dans un délai de six mois à compter de la promulgation du présent projet de loi.
II - La position de la commission
Votre commission considère que la question des dépassements d'honoraires à l'hôpital doit d'abord être abordée sous l'angle du taux de remboursement par l'assurance maladie dans le cadre d'une réforme d'ensemble de la sécurité sociale. La création d'une nouvelle mission d'intérêt général correspondant à la compensation de la perte de revenu liée à la fin des dépassements d'honoraires n'apparaît pas comme une solution durable pour permettre l'accès aux soins de nos concitoyens.
Votre commission a adopté l'amendement de suppression de cet article présenté par ses rapporteurs ( amendement COM-392 ).
Votre commission a supprimé cet article.
Article 27
(art. L. 6131-2, L.
6131-3, L. 6132-1 à L. 6132-7, L. 6143-1, L. 6143-4,
L. 6143-7
et L. 6211-21 du code de la santé publique ; art. L.
162-22-13
du code de la sécurité sociale ; art. 40 de la
loi n° 2000-1257
du 23 décembre 2000 de financement de la
sécurité sociale pour 2000 ;
art. 13 de la loi
n° 85-11 du 3 janvier 1985 relative aux comptes
consolidés
de certaines sociétés commerciales et
entreprises publiques)
Groupements hospitaliers de territoire
Objet : Cet article propose de substituer aux communautés hospitalières de territoire des groupements hospitaliers de territoire chargés d'assurer la coordination entre les établissements publics de santé d'un même territoire.
I - Le dispositif proposé
Cet article a fait l'objet d'une réécriture globale par un amendement du Gouvernement, adopté en commission à l'Assemblée nationale.
Il se compose de neuf parties.
Le I remplace le chapitre consacré aux communautés hospitalières de territoire par un nouveau chapitre consacré aux groupements hospitaliers de territoire (GHT).
La rédaction proposée pour l'article L. 6132-1 prévoit l'obligation pour un établissement public de santé d'être partie à une convention de GHT sauf dérogation tenant à la spécificité de l'établissement dans l'offre régionale.
Les objectifs des GHT sont :
la mise en oeuvre d'une stratégie de prise en charge commune et graduée du patient ;
la rationalisation des modes de gestion par la mise en commun de fonctions ou le transfert d'activités entre établissements.
Un projet médical partagé élaboré par les établissements doit garantir une offre de proximité ainsi que l'accès à une offre de référence et de recours. Les notions d'offre de référence et de recours sont utilisées dans les plans régionaux de santé et dans les projets médicaux mais souvent de manière synonyme. Elles recouvrent des formes de prises en charge spécialisées qui sont spécifiques à certains établissements. On peut penser que la notion d'« offre de référence » peut plutôt viser la capacité à procurer un conseil aux équipes en charge de l'offre de proximité tandis que l'« offre de recours » vise plutôt la prise en charge directe des patients.
Le projet médical est « partagé », suite à l'amendement de réécriture du Gouvernement adopté par la commission des affaires sociales de l'Assemblée nationale, et non plus « commun » comme dans le texte initial, pour insister sur la nécessité de l'adhésion des équipes soignantes à ce projet.
Trois types d'établissements publics font l'objet de dispositions spécifiques au sein de l'article L. 6132-1 : les centres hospitaliers universitaires (CHU), les établissements autorisés en psychiatrie et les établissements assurant une activité d'hospitalisation à domicile (HAD).
Les GHT doivent s'associer à un CHU « au titre des activités hospitalo-universitaires prévues au III de l'article L. 6132-4 ». Ces activités consistent à coordonner :
- les missions d'enseignement de formation initiale des professionnels médicaux ;
- les missions de recherche ;
- les missions de gestion de la démographie médicale ;
- les missions de référence et de recours.
Cette association doit être prise en compte dans deux documents, le projet médical partagé et la convention entre le CHU et l'établissement support du GHT.
Les établissements publics autorisés en psychiatrie sont pour leur part autorisés à être associés à l'élaboration du projet médical partagé des « communautés psychiatriques de territoires définies à l'article L. 3221-2 ». Ces communautés sont susceptibles de réunir les établissements de service public hospitaliers signataires d'un même contrat territorial de santé mentale. Un établissement public autorisé en psychiatrie peut appartenir à un GHT mais à plusieurs contrats territoriaux de santé mentale et doit donc pouvoir participer à l'élaboration de chaque projet médical partagé.
Les établissements d'HAD sont associés à l'élaboration du projet médical partagé de l'ensemble des GHT sur leur aire géographique d'autorisation.
Le III de l'article L. 6132-1 prévoit la possibilité , et non l'obligation, pour les établissements sociaux et médico-sociaux publics d'être partie à un GHT.
Le III bis prévoit la possibilité pour les établissements privés d'être associés sous la forme d'un partenariat à un GHT et la possibilité pour les établissements d'un Etat étranger d'être associés par voie conventionnelle au GHT de territoires frontaliers.
Le texte proposé pour l'article L. 6132-2 détermine le rôle des agences régionales de santé (ARS) et le contenu de la convention constitutive du GHT.
Le I de cet article prévoit que la convention constitutive est soumise pour approbation aux directeurs généraux des agences territorialement compétentes. A l'occasion de l'examen préalable à l'approbation, les directeurs généraux contrôlent la conformité de la convention avec les projets régionaux de santé et peuvent demander des modifications à la convention pour assurer cette conformité. Le renouvellement et la modification de la convention sont également soumis à approbation. On peut donc en déduire que les conventions sont conclues pour une durée déterminée. L'approbation vaut validation des changements d'implantation des activités de soins et de matériels lourds contenus dans la convention.
Le II de cet article fixe le contenu de la convention. Celle-ci comporte :
le projet médical partagé de l'ensemble des établissements parties au GHT ;
les délégations d'activité à l'établissement support ;
s'il y a lieu, les transferts d'activités de soins ou de matériels lourds entre établissements ;
les modalités de constitution des équipes médicales communes éventuelles intégrées à des pôles inter-établissements ;
les modalités d'organisation et de fonctionnement par la création de nouvelles instances ou l'articulation d'instances existantes.
Les instances créées par la convention sont :
- L' établissement support qui assumera les fonctions déléguées par les autres établissements. Cet établissement est soit désigné à la majorité des deux tiers des conseils de surveillance des établissements parties à la convention, soit désigné par le directeur général de l'ARS. La question se pose donc de savoir comment sera désigné l'établissement dans le cas où un GHT relève de plusieurs régions. Dans le cas où la désignation est faite par le directeur général de l'ARS, un comité territorial des élus locaux est consulté pour avis. Il convient sans doute de penser que ce comité est le même que celui dont le rôle doit être défini par la convention constitutive et dont la composition est fixée par l'article L. 6132-6 dans la rédaction proposée par le projet de loi.
- Le comité stratégique qui doit se prononcer, à intervalles réguliers on l'imagine, sur la mise en oeuvre de la convention et du projet médical partagé. Il comprend a minima les directeurs d'établissements et les présidents des commissions médicales d'établissement (CME) et des commissions des soins infirmiers, de rééducation et médico-techniques (CSIRMT) de l'ensemble des établissements. Il peut constituer un bureau auquel il délègue tout ou partie de ses tâches.
La convention doit enfin définir le rôle du comité territorial des élus , qui sera sans doute le même que celui chargé de donner un avis en cas de désignation de l'établissement support par le directeur général de l'ARS. Le texte du projet de loi prévoit déjà qu'il sera chargé d'évaluer les actions mises en oeuvre par le GHT pour assurer l'accès à des soins sûrs et de qualité sur l'ensemble du territoire. Il pourra formuler des propositions et sera informé de leur suivi.
Il est enfin prévu une publication de la convention constitutive du GHT sur le site internet de l'ARS au moment de son entrée en vigueur.
Le texte proposé pour l'article L. 6132-4 détermine le rôle de l'établissement support au sein de la GHT précisant les fonctions qui lui sont obligatoirement déléguées. Il fixe également le rôle des CHU dans les GHT.
Les fonctions obligatoirement assumées par l'établissement support sont :
- la mise en place et la gestion d'un système d'information hospitalier sinon unique du moins convergent, permettant notamment la mise en place d'un dossier patient suivi dans l'ensemble des établissements ;
- la gestion de l'information médicale du territoire ;
- les achats ;
- la coordination des instituts et des écoles de formation paramédicale et des plans de développement professionnel continu (DPC) des personnels.
L'établissement support peut gérer pour les établissements l'ensemble des activités autres que de soins.
Les CHU jouent également un rôle de coordination au sein des GHT auxquels ils appartiennent sur quatre points :
la formation initiale des professions médicales ;
les missions de recherche ;
la gestion de la démographie médicale ;
les missions de référence et de recours.
L'article L. 6132-5 prévoit que la certification des établissements est commune pour les membres d'un GHT mais que les appréciations portées par la Haute Autorité de santé (HAS) sont publiées pour chaque établissement.
L'article L. 6132-6 précise que c'est l'ARS qui détermine la liste des GHT et des établissements qui les composent. Dès lors que cette liste est arrêtée, les représentants des élus au conseil de surveillance des établissements concernés sont réunis au sein d'un comité territorial des élus.
Le versement aux établissements des dotations affectées au financement des missions d'intérêt général et à l'aide à la contractualisation (Migac) est soumis à leur participation à un GHT.
L'article L. 6132-6-1 prévoit que des modalités spécifiques de mise en oeuvre des GHT sont définies par décret en Conseil d'Etat pour l'Assistance publique - Hôpitaux de Paris (AP-HP), les Hospices civils de Lyon (HCL) et l'Assistance publique - Hôpitaux de Marseille (AP-HM).
L'article L. 6132-7 prévoit que c'est par décret en Conseil d'Etat qu'est défini le projet médical partagé, que sont définies les conditions relatives à la spécificité de l'offre régionale permettant à un établissement public de ne pas participer à un GHT, les conditions d'élaboration de la convention constitutive du GHT, les conditions de participation des établissements privés, les conditions de modification des autorisations et de délégation de fonction au sein du GHT.
Le I de l'article 27 comporte ensuite des coordinations de même que le II et le III .
Les paragraphes IV à VI de l'article prévoient la transition entre les communautés hospitalières de territoire et les GHT.
Les paragraphes VII à IX prévoient les conséquences budgétaires et comptables de la création des GHT et habilitent le Gouvernement à prendre par ordonnance les mesures définissant les relations budgétaires et comptables entre établissements d'un GHT.
II - La position de la commission
La rédaction actuelle de cet article est issue d'un amendement de réécriture du Gouvernement, qui fait suite aux préconisations de la mission conduite par le Dr Frédéric Martineau (radiologue et président de la conférence des présidents de commissions médicales d'établissements de centres hospitaliers) et Jacqueline Hubert (directrice générale du CHU de Grenoble).
Votre commission constate que cette nouvelle rédaction recueille l'assentiment des praticiens hospitaliers et prévoit une ouverture nécessaire sur les prises en charge à domicile et médico-sociales.
Elle considère que les groupements hospitaliers de territoire peuvent être un moyen d'assurer une meilleure efficience des établissements publics sur le territoire.
Afin de garantir cette efficacité et d'éviter toute mise en place purement administrative elle a adopté, sur proposition de ses rapporteurs, un amendement qui :
- garantit que le projet médical élaboré par les établissements souhaitant former une GHT précède la définition des GHT par l'ARS ;
- prévoit que les activités de radiologie seront organisées en commun de même que les activités de biologie médicale ;
- donne une place plus grande aux élus en faisant une place aux présidents des conseils de surveillance dans le comité stratégique chargé de se prononcer sur la mise en oeuvre de la convention et du projet médical partagé ( amendement COM-393) .
A l'initiative de notre collègue Daniel Chasseing, elle prévu que la convention qui liera un établissement privé à un GHT devra prévoir la représentation de celui-ci au sein du GHT ( amendement COM-122 ).
Votre commission a adopté cet article ainsi modifié.
Article 27 bis
(art.
L. 6133?1 du code de la santé publique)
Exploitation
commune
par un groupement de coopération sanitaire de moyens
d'une
autorisation d'activité de soins ou d'équipement matériel
lourd
Objet : Cet article, inséré par l'Assemblée nationale, tend à permettre, dans le cadre d'un groupement de coopération sanitaire (GCS) de moyens, l'exploitation en commun d'une autorisation d'activité de soins ou d'équipement matériel lourds.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue députée Dominique Orliac, adopté en commission à l'Assemblée nationale, vise à permettre l'exploitation par un groupement de coopération sanitaire (GCS) sans personnalité morale des autorisations de soins ou d'équipement détenues par un ou plusieurs de ses membres à condition que celles-ci soient exploitées sur un site unique.
Les questions relatives à la responsabilité des différents établissements sont réglées par convention entre eux et, par dérogations aux principes de facturation et de remboursement des patients pour leurs frais hospitaliers, le directeur général de l'agence régionale de santé (ARS) peut permettre au GCS de facturer directement les soins.
II - La position de la commission
Votre commission estime intéressante cette nouvelle possibilité qui offre plus de souplesse aux établissements dans le cadre d'un regroupement de leurs activités et avec des responsabilités clairement établies.
Votre commission a adopté cet article sans modification.
Article 27 ter
(art. L.
111-8-3 [nouveau], L. 111-9, L. 132-3-2, L. 132-6 et L. 211-10 [nouveau]
du
code des juridictions financières, art. L. 6161-3 du code de la
santé publique)
Extension des missions de contrôle de la Cour
des comptes
et des chambres régionales des comptes aux
établissements
sanitaires, sociaux ou médico-sociaux
privés
Objet : Cet article, inséré par l'Assemblée nationale, complète les missions de la Cour des comptes en prévoyant qu'elle peut exercer un contrôle sur les personnes morales de droit privé à caractère sanitaire, social ou médico-social.
I - Le dispositif proposé
Les financements apportés par l'État, les collectivités territoriales et les organismes de sécurité sociale aux personnes morales de droit privé à caractère sanitaire, social ou médico-social sous la forme d'une dotation globale, d'un prix de journée ou de la tarification à l'activité ont bien le caractère de fonds publics. Ils perdent en revanche cette nature lorsqu'ils sont maniés par lesdites personnes morales.
C'est pourquoi la Cour des comptes ne peut exercer un contrôle comparable à celui qu'elle opère, par exemple, sur les établissements publics de santé.
Il s'agit de volumes financiers très importants. La part des dépenses relevant de l'objectif national des dépenses d'assurance maladie (Ondam) hospitalier allouée aux établissements privés s'élevait à 11,3 milliards d'euros en 2014. Ce montant ne reflète pas la totalité des dépenses d'assurance maladie consacrées aux établissements privés : il conviendrait d'y ajouter le secteur médico-social et les dépenses d'honoraires des professionnels libéraux comptabilisés dans les soins de ville.
Dans le cadre de la mission de contrôle de l'application des lois de financement de la sécurité sociale, l'article L. 132-3-2 du code des juridictions financières prévoit que la Cour « établit, en liaison avec les chambres régionales des comptes, un programme trisannuel des travaux à mener notamment sur l'évaluation comparative des coûts et des modes de gestion des établissements sanitaires et médico-sociaux financés par l'assurance maladie, quel que soit leur statut public ou privé ». La mise en oeuvre de cet article suppose toutefois, en l'état actuel des textes, que les établissements privés acceptent d'entrer dans cette démarche.
Dans cette même approche comparative, la Cour notait, dans le rapport sur l'application de la loi de financement de la sécurité sociale pour 2013, l'intérêt d'une approche globale des professionnels de santé, tout en regrettant : « le refus des établissements sollicités par la Cour de répondre à ses demandes ne lui a pas permis pour sa part d'esquisser une telle démarche. Les dépenses de personnel des cliniques sont de fait considérées par elle comme un enjeu purement interne aux établissements ».
Issu d'un amendement présenté lors de l'examen du texte en séance publique par notre collègue députée Michèle Delaunay, avec l'avis favorable de la commission des affaires sociales et du Gouvernement, cet article complète les missions de la Cour des comptes et des chambres régionales des comptes (CRC) pour y ajouter la possibilité d'exercer un contrôle sur les personnes morales de droit privé à caractère sanitaire et social ou médico-social.
L'article étend en conséquence les possibilités de délégation de la Cour aux CRC qui ne concernent actuellement que les seuls établissements publics.
Il complète les prérogatives de la Cour dans sa mission de contrôle de l'application des lois de financement de la sécurité sociale.
Il prévoit enfin que les rapports de certification des comptes des organismes privés sont transmis à la Cour des comptes.
L'extension des missions de la Cour des comptes et des chambres régionales des comptes
Le 1° de l'article complète le chapitre I er du livre I er du code des juridictions financières par un article L. 111-8-3 nouveau qui ouvre la possibilité, pour la Cour des comptes, d'exercer un contrôle sur les personnes morales de droit privé à caractère sanitaire, social ou médico-social.
Cette nouvelle mission est une possibilité et non une obligation mais il s'agit d'une mission à part entière, qui ne se déduit pas de la mission de contrôle des organismes de sécurité sociale.
Les personnes morales objet du contrôle sont définies par une double condition, leur nature et leur mode de financement.
Le contrôle est ainsi susceptible de porter sur les organismes suivants :
sur les établissements et services sociaux et médico-sociaux mentionnés à l'article L. 312-1 du code de l'action sociale et des familles. Il s'agit d'un article générique, qui couvre l'ensemble des établissements 64 ( * ) quel que soit leur mode de financement (État, département ou assurance maladie) et leur mode de tarification (dotation globale ou prix de journée) ;
sur les établissements de santé mentionnés à l'article L. 6111-1 du code de la santé publique, qui y sont définis par leurs missions : « le diagnostic, la surveillance et le traitement des malades, des blessés et des femmes enceintes ».
Le contrôle de la Cour sur ces structures est rendu possible lorsqu'elles sont financées par l'État, ses établissements publics ou les régimes obligatoires de sécurité sociale désignés comme « l'un des organismes mentionnés à l'article L. 134-1 du code des juridictions financières », c'est-à-dire des organismes eux-mêmes soumis au contrôle de la Cour en ce qu'ils « assurent en tout ou partie la gestion d'un régime légalement obligatoire d'assurance couvrant la maladie, la maternité, la vieillesse, l'invalidité, le décès, les accidents du travail et les maladies professionnelles » ou de prestations familiales.
Le 5° de l'article étend de la même manière le contrôle des chambres régionales des comptes en créant un article L. 211-10 nouveau. Il s'applique aux mêmes organismes avec une compétence des CRC pour les personnes morales financées par une collectivité territoriale, un établissement public ou un groupement d'intérêt public relevant lui-même de la compétence de la CRC. Les CRC sont en revanche compétentes, comme la Cour des comptes, pour les personnes morales financées par un régime de sécurité sociale et exerceront donc une compétence concurrente qu'il conviendra d'organiser.
Une possibilité de délégation aux chambres régionales des comptes
L'article L. 111-9 du code des juridictions financières prévoit la possibilité d'une délégation aux chambres régionales des comptes du jugement des comptes et de l'examen de la gestion de tout ou partie des établissements publics nationaux relevant d'une même catégorie.
En application de cet article, la Cour a délégué aux chambres régionales des comptes, par un arrêté du 15 novembre 2013, l'examen de la gestion des établissements publics de santé dont le siège est situé dans leur ressort territorial pour les exercices 2014 à 2018.
Le 2° de l'article étend la possibilité de délégation du jugement des comptes et de l'examen de la gestion par la Cour des comptes aux chambres régionales des comptes non plus seulement des établissements publics nationaux relevant d'une même catégorie mais des « organismes nationaux relevant d'une même catégorie », ce qui inclut les établissements privés.
Un élargissement du champ de la mission de contrôle de l'application des lois de financement
L'article L. 132-3-2 du code des juridictions financières prévoit que, dans le cadre de sa mission de contrôle de l'application des lois de financement de la sécurité sociale, la Cour des comptes est habilitée à recueillir des informations auprès des centres hospitaliers régionaux.
Le même article prévoit qu'elle peut mener des travaux sur « l'évaluation comparative des coûts et des modes de gestion des établissements sanitaires et des établissements médico-sociaux financés par l'assurance maladie, quel que soit leur statut public ou privé » et qu'elle en rend compte dans le rapport sur l'application des lois de financement de la sécurité sociale.
Le 3° de l'article étend la possibilité de recueillir des informations à l'ensemble des établissements de santé, « quel que soit leur statut, public ou privé ».
La transmission des rapports de certification des comptes
L'article L. 6161-3 du code de la santé publique fait obligation aux cliniques de transmettre leurs comptes aux agences régionales de santé. Six ans après la promulgation de la loi HPST du 21 juillet 2009 65 ( * ) , le décret nécessaire à la mise en oeuvre de cet article n'a toujours pas été pris, la sanction du défaut de transmission, prévue par l'article L. 6113-8 du même code, n'étant pas opérationnelle.
Le II de l'article complète l'article L. 6161-3 du code de la santé publique pour prévoir une transmission à la Cour des comptes des rapports de certification des comptes des cliniques privées.
En miroir, le 4° de l'article modifie l'article L. 132-6 du code des juridictions financières relatif aux rapports de certification des comptes des administrations publiques pour y ajouter ceux des cliniques privés.
II - La position de la commission
Que ce soit pour le contrôle de l'usage des fonds publics, de l'application des lois de financement ou dans le cadre de l'évaluation des politiques publiques, il semble légitime à votre commission que ces masses financières importantes n'échappent pas au champ de compétence de la Cour des comptes.
Le champ retenu pour le contrôle est particulièrement large puisqu'il ne se situe pas seulement sous l'angle du financement par la sécurité sociale et porte sur l'ensemble de la gestion ainsi que sur la qualité des comptes.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement rédactionnel à cet article ( amendement COM-309 ).
Votre commission a adopté cet article ainsi modifié.
Article 27 quater
(art. L.
1111-8-2 [nouveau] du code de la santé publique)
Amélioration
de la prise en compte de la sécurité
des systèmes
d'information par les établissements de santé
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les incidents graves de sécurité des systèmes d'information qui affectent les établissements de santé doivent être signalés à l'agence régionale de santé (ARS).
I - Le dispositif proposé
Cet article est issu d'un amendement déposé par notre collègue député Gérard Bapt et adopté par l'Assemblée nationale en séance publique avec l'avis favorable de la commission et du Gouvernement.
Il vise à renforcer la sécurité des système d'information des établissements de santé et des organismes et services exerçant des activités de prévention, de diagnostic ou de soins en prévoyant que ceux-ci doivent signaler sans délai à l'agence régionale de santé (ARS) les incidents graves de sécurité de leurs systèmes d'information.
En effet, les incidents de sécurité de ces systèmes d'information, susceptibles d'être provoqués par des attaques malveillantes, peuvent affecter la disponibilité, la traçabilité, l'intégrité ou bien encore la confidentialité des données utilisées par les professionnels de santé et mettre en danger la sécurité des soins.
Un système de déclaration, d'analyse et de traitement des incidents liés à la sécurité des systèmes d'information des établissements sanitaires et des services exerçant des activités de prévention, de diagnostic ou de soins pourra être mis en place par les ARS, à l'instar des systèmes existants pour les événements indésirables liés aux soins.
Le présent article prévoit que les incidents de sécurité jugés significatifs seront, en outre, transmis sans délai par l'ARS aux autorités compétentes de l'État.
II - La position de la commission
Les systèmes d'information des établissements de santé ont un rôle de plus en plus stratégique dans le bon fonctionnement de ces établissements. La question de la protection des données est à cet égard un enjeu crucial.
Il importe donc de renforcer la sécurité de ces systèmes d'information, ainsi que le prévoit le présent article, via la création d'un système de déclaration des incidents graves auxquels ils sont exposés.
Votre commission a adopté cet article sans modification.
Article 27 quinquies
(art. L.
6116-3 [nouveau] du code de la santé publique)
Mise en oeuvre de la
décision de la Commission européenne
sur la
vérification de la compensation aux établissements
de
santé privés des charges de service public
Objet : Cet article, inséré par l'Assemblée nationale, transpose en droit interne un élément de la doctrine européenne des aides d'État relatif aux services publics d'intérêt économique général.
I - Le dispositif proposé
Introduit au stade de la séance publique par un amendement du Gouvernement, le présent article prévoit que les établissements transmettent chaque année leurs comptes à l'agence régionale de santé (ARS) qui peut également demander la transmission des comptes des organismes gestionnaires pour les établissements privés.
Les autres pièces comptables nécessaires au contrôle peuvent également être demandées.
Par référence à l'article L. 6113-8 du code de la santé publique, la sanction prononcée par le directeur général de l'ARS à défaut de transmission des comptes, peut aller jusqu'à 5 % des recettes annuelles d'assurance-maladie.
Sur la base des comptes transmis, l'ARS contrôle l'absence de surcompensation financière.
L'article renvoie à un décret en Conseil d'État pour la définition des modalités de la mise en oeuvre de ce contrôle.
Il met en conformité le droit français avec le droit européen. Le Gouvernement s'est engagé auprès de la Commission européenne à mettre en conformité avec le droit européen la législation applicable en matière de financement des établissements de santé. À l'occasion de l'examen de la plainte déposée par la Fédération de l'hospitalisation privée MCO en 2010 au sujet du système français de financement des établissements de santé, la Commission a analysé l'activité de ces établissements comme un service d'intérêt économique général (SIEG) et en a déduit l'exigence d'identifier de façon transparente les crédits accordés aux établissements de santé afin de vérifier l'absence de surcompensation des charges.
|
La décision énonce les conditions en vertu desquelles les aides d'État sous forme de compensations de service public octroyées à certaines entreprises chargées de la gestion de services publics d'intérêt économique général sont compatibles avec le marché intérieur et exemptées de notification. Elle s'applique aux aides d'État sous forme de compensations de service public accordées à des entreprises, dont les compensations octroyées à des hôpitaux fournissant des soins médicaux, notamment, s'il y a lieu, des services d'urgence. Les compensations de service public ne constituent pas des aides d'État au sens de l'article 107 du traité si quatre critères cumulatifs sont remplis : - l'entreprise bénéficiaire doit réellement avoir la charge d'obligations de service public et ces obligations doivent être clairement définies ; - les paramètres sur la base desquels est calculée la compensation doivent être préalablement établis, de façon objective et transparente ; - la compensation ne doit pas dépasser ce qui est nécessaire pour couvrir tout ou partie des coûts occasionnés par l'exécution des obligations de service public, en tenant compte des recettes y relatives ainsi que d'un bénéfice raisonnable ; - le niveau de la compensation nécessaire doit être déterminé sur la base d'une analyse des coûts qu'une entreprise moyenne, bien gérée et adéquatement équipée des moyens nécessaires, aurait encourus. Afin d'éviter des distorsions de concurrence non justifiées, la compensation ne doit pas dépasser ce qui est nécessaire pour couvrir les coûts nets supportés par l'entreprise assurant le service, y compris un bénéfice raisonnable. L'article 5 de la décision définit le bénéfice raisonnable comme « le taux de rendement du capital qu'exigerait une entreprise moyenne s'interrogeant sur l'opportunité de fournir le service d'intérêt économique général pendant toute la durée du mandat, en tenant compte du niveau de risque . » Il prévoit également que « les États membres exigent de l'entreprise concernée qu'elle rembourse toute surcompensation éventuelle ». |
L'Assemblée nationale a adopté, avec l'avis favorable de la commission et du Gouvernement, deux sous-amendements identiques déposés par nos collègues députés Gérard Bapt et Stéphane Claireaux, précisant que la surcompensation est liée au dépassement d'un taux de bénéfice raisonnable et prévoyant que les règles d'application et de calcul de la surcompensation s'appliquent au plan national en conformité avec les règles européennes.
II - La position de la commission
Pour les établissements de santé privés, la transmission des comptes aux ARS ainsi que de ceux des organismes gestionnaires et de toute pièce comptable nécessaire au contrôle par l'autorité de tarification est déjà prévue, dans les mêmes termes à l'exception des comptes des organismes gestionnaires dont la transmission est obligatoire, par l'article L. 6161-3 du code de la santé publique.
Le présent article est conforme à la décision de la Commission européenne. Il reviendra au décret de mettre en oeuvre concrètement cette décision.
Votre commission a adopté cet article sans modification.
Article 27 sexies
(art.
L. 6161-3-1 du code de la santé publique)
Règles
d'organisation financière des établissements de santé
privés
non-lucratifs antérieurement soumis au régime
de la dotation globale
Objet : Cet article, inséré par l'Assemblée nationale, pérennise une disposition transitoire de la loi HPST sur les règles d'organisation financière des établissements privés de santé antérieurement soumis au régime de la dotation globale.
I - Le dispositif proposé
Les XX et XXI de l'article 1 er de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires ont prévu des dispositions transitoires pour les règles d'organisation financière des établissements privés à but non-lucratif antérieurement soumis au régime de la dotation globale, dont certains étaient déjà entrés dans une démarche d'expérimentation de facturation individuelle prévue par l'article 54 de la loi de financement de la sécurité sociale pour 2009 66 ( * ) .
Ces dispositions transitoires concernent les établissements mentionnés aux b) et c) de l'article L. 162-22-6 du code de la sécurité sociale, soit :
- les établissements de santés privés à but non-lucratif qui ont été admis à participer à l'exécution du service public hospitalier à la date de publication de la loi du 21 juillet 2009 précitée, jusqu'à la date retenue en application du premier alinéa du XX de l'article 1 er de cette loi ;
- les établissements de santé privés à but non-lucratif ayant opté pour la dotation globale de financement en application de l'article 25 de l'ordonnance n° 96-346 du 24 avril 1996 portant réforme de l'hospitalisation publique et privée jusqu'à la date retenue en application du premier alinéa du XXI de l'article 1 er de cette même loi.
La date prévue par l'article 1 er de la loi HPST est le 1 er janvier 2016.
Le présent article a donc pour objet de pérenniser les règles d'organisation financière de ces établissements, qui s'écartent peu de celles applicables aux établissements publics de santé.
II - La position de la commission
Votre commission souscrit à l'objectif de sécurité juridique poursuivi par cet article pour les établissements concernés.
Sur la forme, elle juge préférable de ne pas laisser subsister des dispositions transitoires pour des règles destinées à devenir définitives.
C'est pourquoi elle propose de laisser cet article en navette afin de parvenir à une rédaction définitive. Sur proposition de ses rapporteurs, elle a adopté un amendement rédactionnel à cet article ( amendement COM-310 ).
Votre commission a adopté cet article ainsi modifié.
Article 27 septies [nouveau]
(art. L. 6122-15 du
code de la santé publique)
Plateaux mutualisés d'imagerie
médicale
Objet : Cet article, inséré par votre commission, donne la possibilité aux agences régionales de santé (ARS) d'autoriser la création de plateaux mutualisés d'imagerie médicale à la demande des professionnels de santé concernés.
Le présent article résulte de l'adoption en commission des affaires sociales d'un amendement présenté par vos rapporteurs et visant à pérenniser dans la loi le dispositif du plateau mutualisé d'imagerie médicale prévu par l'article 33 de la loi du 10 août 2011 67 ( * ) , dite « loi Fourcade » ( amendement COM-396 ).
Le dispositif prévu par ce texte visait à répondre aux difficultés constatées sur le terrain en matière d'accès aux équipements d'imagerie médicale, en mutualisant ces équipements et en réfléchissant par plateaux plutôt que par équipements. Le rapport annuel de la Cour des comptes sur la sécurité sociale pour l'année 2010 relevait en effet que « le régime des autorisations pour les équipements lourds d'imagerie médicale ne garantit pas une accessibilité suffisante de la population aux examens. La fragilité de la définition du besoin et, au-delà, du nombre d'appareils et d'actes nécessaires, l'insuffisance de la réflexion sur l'organisation de l'accès aux soins, conduisent à une prise en charge insatisfaisante des patients atteints de pathologies définies pourtant comme priorités de santé publique ».
Ce dispositif, prévu sous la forme d'une expérimentation, n'a cependant jamais pu fonctionner, dans la mesure où les décrets d'application nécessaires n'ont jamais été pris, malgré l'intérêt des professionnels de santé.
Il s'agit de le rendre pérenne en confiant directement aux agences régionales de santé (ARS) la possibilité d'autoriser la création de plateaux mutualisés d'imagerie médicale, sur l'initiative des professionnels de santé, pour cinq ans renouvelables. Une telle création doit avoir pour objectif d'organiser la collaboration entre les différents professionnels médicaux compétents en imagerie. Elle doit être compatible avec les orientations prévues par le schéma régional de santé (SRS) s'agissant de l'implantation des équipements matériels lourds.
Ces plateaux mutualisés devront impliquer au moins un établissement de santé et comporter plusieurs équipements matériels lourds d'imagerie diagnostique différents, des équipements d'imagerie interventionnelle ou tout autre équipement d'imagerie médicale. Il s'agit de garantir ainsi la complémentarité des équipements réunis par le plateau mutualisé.
Les titulaires d'une autorisation délivrée par l'ARS pour la mise en place d'un plateau mutualisé devront formaliser un projet de coopération et le transmettre à l'ARS.
Votre commission a adopté cet article additionnel ainsi rédigé.
TITRE
III
INNOVER POUR GARANTIR LA PÉRENNITÉ
DE NOTRE
SYSTÈME DE SANTÉ
CHAPITRE IER
INNOVER EN MATIÈRE DE FORMATION
DES PROFESSIONNELS
Article 28
(art. L. 4021-1, L.
4021-2, L. 4021-3, L. 4021-4, L. 4021-5, L. 4021-6,
L. 4021-7, L. 4021-8, L.
4124-6-1, L. 4133-1 à L. 4133-4, L. 4143-1 à L. 4143-4,
L.
4153-1 à L. 4153-4, L. 4236-1 à L. 4236-4, L. 4242-1, L. 4382-1,
L. 4234-6-1 et
L. 6155-1 du code de la santé publique ;
art. L. 162-5, L. 162-9, L. 162-12-2,
L. 162-12-9, L. 162-14, L. 162-14-1,
L. 162-16-1
et L. 162-32-1 du code de la sécurité
sociale)
Redéfinition de l'obligation
de développement
professionnel continu (DPC)
Objet : Cet article prévoit une réforme en profondeur du développement professionnel continu des professionnels de santé.
I - Le dispositif proposé
Le développement professionnel continu tel que créé par la loi de 2009
Le dispositif du développement professionnel continu (DPC) a été créé par l'article 59 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires afin de rassembler les notions de formation professionnelle continue et d'évaluation des pratiques professionnelles des professionnels de santé.
Regroupant la formation médicale continue (FMC), l'évaluation des pratiques professionnelles (EPP) et la formation professionnelle conventionnelle (CPF), il définit l'obligation de formation continue des médecins, des chirurgiens-dentistes, des pharmaciens, des sages-femmes et des professions paramédicales : il a pour objectif « l'évaluation des pratiques professionnelles, le perfectionnement des connaissances, l'amélioration de la qualité et de la sécurité des soins ainsi que la prise en compte des priorités de santé publique et de la maîtrise médicalisée des soins ».
L'article 59 précité prévoyait que les professionnels de santé devaient participer chaque année à un programme de développement professionnel continu.
Les dysfonctionnements du DPC, dénoncés notamment par un rapport de l'Igas
Chargé d'un contrôle de l'organisme gestionnaire du développement professionnel continu (OGDPC), l'inspection générale des affaires sociales (Igas) a estimé dans son rapport d'avril 2014 que les difficultés nombreuses rencontrées par cet organisme provenaient en réalité de défauts de conception du dispositif de développement professionnel continu lui-même.
L'Igas a ainsi relevé que :
l'obligation de DPC ne faisait pas l'objet d'une définition précise, en matière d'heures ou de contenu des formations ;
l'obligation de DPC devrait être circonscrite à l'amélioration des pratiques professionnelles et au perfectionnement des connaissances ;
la sanction encourue par le professionnel manquant à son obligation de DPC n'était pas explicitée ;
la gouvernance du DPC était beaucoup trop complexe ;
la procédure de contrôle des organismes et des programmes n'offrait aucune garantie en matière de qualité de l'offre ;
les crédits consacrés au DPC n'étaient pas à la hauteur du coût d'une formation continue dispensée à tous les professionnels de santé du pays.
Il en résultait une profonde crise de confiance des professionnels de santé vis-à-vis du DPC.
La rédaction initialement prévue par le projet de loi
Le texte du projet de loi initial définissait le développement professionnel continu en indiquant qu'il avait « pour objectif l'amélioration des pratiques des professionnels de santé par l'actualisation et le développement des compétences, compte tenu des domaines d'action et des objectifs prioritaires d'amélioration de la santé portés par la stratégie nationale de santé ».
L'article prévoyait que le DPC associe l'analyse, l'évaluation des pratiques professionnelles et le perfectionnement des connaissances sur la base des recommandations des conseils nationaux professionnels de spécialité et selon des méthodes validées par la Haute Autorité de santé (HAS).
Il prévoyait enfin que les universités contribuent par leur expertise scientifique dans le domaine de la formation initiale et continue des professionnels de santé à la dimension pédagogique du développement professionnel continu.
Le dispositif proposé dans le texte transmis au Sénat
Cet article a été entièrement réécrit par un amendement du Gouvernement lors de l'examen du projet de loi en séance publique à l'Assemblée nationale. Il a fait l'objet d'un sous-amendement de M. Gérard Sebaoun.
Dans sa rédaction actuelle, cet article, qui est le résultat d'une concertation menée par le Gouvernement avec les professionnels de santé concernés de novembre 2014 à février 2015, procède à une réforme en profondeur du développement professionnel continu qui entrerait en vigueur le 1 er janvier 2016.
Les caractéristiques du développement professionnel continu : une nouvelle définition
Le présent article propose une nouvelle définition du DPC, qui a « pour objectifs le maintien et l'actualisation des connaissances et des compétences ainsi que l'amélioration des pratiques des professionnels de santé ». Il s'agit d'une démarche globale, associant formation continue et évaluation des pratiques professionnelles. Cette définition, plus ramassée que les précédentes, vise à recentrer le DPC sur le coeur de métier des professionnels de santé.
Cet article prévoit que le DPC constitue une obligation pour tous les professionnels de santé, qui doivent justifier, sur une période de trois ans - et non plus tous les ans - de leur engagement dans une démarche de DPC comportant des actions de formation continue, d'analyse, d'évaluation, et d'amélioration des pratiques et de gestion des risques.
L'article précise que l'engagement dans une démarche d'accréditation (des spécialités à risque, des laboratoires, des greffes) vaut engagement dans une démarche de DPC dans la mesure où ces démarches couplent de façon pluriannuelle formation, évaluation des pratiques professionnelles et gestion des risques.
Il convient également de noter que l'article renonce à mettre en place un dispositif de sanction en cas de méconnaissance par un professionnel de ses obligations de DPC. Il prévoit en revanche que le contrôle du respect par les professionnels de santé de leur obligation de DPC est réalisé par les instances ordinales, les employeurs et les autorités compétentes dans des conditions fixées par décret en Conseil d'Etat.
Les orientations pluriannuelles prioritaires du DPC
Le DPC doit obéir à des orientations pluriannuelles prioritaires de trois ordres :
- des orientations définies par profession ou par spécialité sur la base des propositions des conseils nationaux professionnels (en leur absence, des représentants de la profession ou de la spécialité) ;
- des orientations s'inscrivant dans le cadre de la politique nationale de santé ;
- des orientations résultant du dialogue conventionnel.
Le DPC comprendra donc des actions déterminées par la profession elle-même et d'autres s'inscrivant dans le cadre large de la politique de santé menée par le Gouvernement au niveau national.
Le rôle des conseils nationaux professionnels dans le fonctionnement du DPC
Le présent article confie un rôle pivot aux conseils nationaux professionnels qui regroupent, pour chaque profession de santé ou, le cas échéant, pour chaque spécialité, les sociétés savantes et les organismes professionnels 68 ( * ) . C'est ainsi la profession elle-même qui se voit chargée des orientations et de l'organisation du DPC.
Les conseils nationaux professionnels définissent des orientations pluriannuelles prioritaires pour le DPC.
Ils sont chargés, pour chaque profession ou spécialité, de proposer un parcours pluriannuel de DPC, qui permet à chaque professionnel de satisfaire à son obligation triennale. Ils devront notamment proposer la répartition du temps entre actualisation des connaissances et évaluation des pratiques, et retenir, notamment sur la base des méthodes élaborées par la HAS, les actions qui leur paraissent les plus adaptées pour la mise en oeuvre du DPC.
Chaque professionnel choisit librement les actions auxquelles il s'inscrit. Dans le cas des professionnels salariés, ce choix s'effectue en lien avec l'employeur.
L'ensemble des actions réalisées par les professionnels au titre de leur obligation de DPC sont retracées dans un document (portfolio) dont le contenu et les modalités d'utilisation sont définis par le conseil national professionnel compétent au titre de leur métier ou de leur spécialité. C'est ce portfolio qui permettra d'assurer la traçabilité des actions de formation suivies par les professionnels.
Le rôle de l'université
Le présent article prévoit que l'université participe, par son expertise pédagogique dans le domaine de la formation initiale et continue des professionnels de santé, à la dimension scientifique du DPC. L'université n'était pas mentionnée dans le dispositif créé en 2009.
L'agence nationale du développement professionnel continu
En dépit du relatif échec de l'OGDPC - échec dû pour l'essentiel à des raisons extérieures à la gestion de cet organisme lui-même - la concertation menée par le Gouvernement avec les professionnels de santé a abouti au constat d'une nécessité de conserver une instance nationale de pilotage du DPC.
Cet article confie à une nouvelle agence nationale du développement professionnel continu (ANDPC), chargée de remplacer l'organisme gestionnaire du développement professionnel continu (OGDPC), le pilotage et le financement du dispositif de DPC pour l'ensemble des professionnels de santé, quels que soient leurs statuts ou conditions d'exercice. Les missions et les instances de cette agence seront déterminées par un décret en Conseil d'État.
Tout comme l'OGDPC, l'ANDPC sera un groupement d'intérêt public (GIP) constitué par l'État et l'assurance maladie.
Les créances dues au titre des actions de DPC sont prescrites au profit de l'ANDPC dès lors qu'elles n'ont pas fait l'objet d'une demande de paiement dans un délai de deux ans à compter du jour où les droits ont été acquis.
Le VII du présent article prévoit que la convention constitutive du GIP OGDPC sera modifiée et approuvée par l'Etat au plus tard au 1 er janvier 2016 pour tenir compte des changements de dénomination et des missions confiées à la nouvelle ANDPC.
La régulation des organismes qui fournissent les formations
Le présent article prévoit qu'un décret en Conseil d'État définit les modalités selon lesquelles :
les organismes ou les structures de formation peuvent présenter des actions ou des programmes qui s'inscrivent dans le cadre des orientations pluriannuelles prioritaires du DPC ;
ces actions ou programmes font l'objet d'une évaluation avant d'être mis à disposition des professionnels de santé ;
des sanctions à caractère financier ou administratif peuvent être prises en cas de manquements constatés dans la mise en oeuvre des actions et programmes.
Afin de pouvoir être enregistrés comme organismes de DPC et de présenter des programmes de DPC en lien avec les orientations prioritaires, les organismes, quelle qu'en soit la nature juridique (universités, établissements de santé, associations, organismes commerciaux), pourraient, selon les informations transmises à vos rapporteurs par la direction générale de l'offre de soins (DGOS), faire l'objet d'une évaluation par l'ANDPC. Seuls les organismes positivement évalués pourraient proposer des programmes.
L'évaluation des programmes proposés aurait lieu a priori et ferait à la fois l'objet :
d'un contrôle formel par l'ANDPC sur des critères de conformité, afin de vérifier si ces programmes correspondent bien à une orientation prioritaire et précisent les publics concernés ;
et d'un contrôle scientifique et pédagogique par des commissions d'évaluation propres à chaque profession.
Seuls les programmes validés seraient mis en ligne sur le site internet de l'ANDPC et ouverts à inscription. Un contrôle a posteriori serait ensuite mis en place par les commissions d'évaluation.
Dispositions rédactionnelles
Les 2° à 5° du I et le V du présent article sont des dispositions rédactionnelles qui visent à tirer les conséquences dans de nombreux articles du code de la santé publique et du code de la sécurité sociale de la totale réécriture du dispositif de DPC portée par le présent article.
II - La position de la commission
Le rapport publié par l'Igas en 2014 avait mis en lumière les dysfonctionnements du développement professionnel continu tel qu'il avait été conçu en 2009.
Le présent article, qui résulte d'une concertation entre le Gouvernement et les professionnels concernés, semble parvenu à un certain équilibre à même d'améliorer de façon significative le fonctionnement du développement professionnel continu, même si de nombreuses questions sont renvoyées à des textes réglementaires et si la question du financement n'est pas ici abordée.
Votre commission salue en particulier deux évolutions du DPC prévues par le présent article :
le passage d'une obligation de formation annuelle pour les professionnels de santé à une obligation de formation tous les trois ans, ce qui paraît nettement plus raisonnable et répond à une véritable demande des professionnels de santé ;
le rôle central donné aux conseils nationaux professionnels - c'est-à-dire aux professions elles-mêmes - dans la définition de l'orientation et de l'organisation du DPC.
Votre commission a adopté cet article sans modification.
Article 28 bis A
(art. L.
811-1 du code rural et de la pêche maritime)
Prise en compte de la
promotion de la santé
dans l'enseignement agricole
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que l'enseignement agricole prend en compte la promotion de la santé.
I - Le dispositif proposé
Le présent article est issu d'un amendement adopté par l'Assemblée nationale en séance publique à l'initiative de notre collègue député Arnaud Richard. Il a reçu deux avis de sagesse de la commission et du Gouvernement.
Il prévoit que l'enseignement et la formation professionnelle publics aux métiers de l'agriculture, de la forêt, de la nature et des territoires, contribuent à la promotion de la santé, dont les liens avec les disciplines concernées sont par ailleurs nombreux et protéiformes.
Alors que l'article L. 121-4-1 du code de l'éducation introduit par la loi n° 2013-595 du 8 juillet 2013 d'orientation et de programmation pour la refondation de l'école de la République a confié pour mission au service public de l'éducation de promouvoir la santé des élèves, il s'agit pour l'auteur de cet amendement de réparer un oubli en prévoyant que l'ensemble des élèves de l'enseignement agricole bénéficient également d'actions de promotions en faveur de la santé.
|
Les différents objectifs de la mission de promotion de la santé à l'école aux termes de l'article L. 121-4-1 du code de l'éducation : 1° La mise en place d'un environnement scolaire favorable à la santé ; 2° L'élaboration, la mise en oeuvre et l'évaluation de programmes d'éducation à la santé destinés à développer les connaissances des élèves à l'égard de leur santé et de celle des autres ; 3° La participation à la politique de prévention sanitaire mise en oeuvre en faveur des enfants et des adolescents, aux niveaux national, régional et départemental ; 4° La réalisation des examens médicaux et des bilans de santé définis dans le cadre de la politique de la santé en faveur des enfants et des adolescents ainsi que ceux nécessaires à la définition des conditions de scolarisation des élèves ayant des besoins particuliers ; 5° La détection précoce des problèmes de santé ou des carences de soins pouvant entraver la scolarité ; 6° L'accueil, l'écoute, l'accompagnement et le suivi individualisé des élèves ; 7° La participation à la veille épidémiologique par le recueil et l'exploitation de données statistiques. |
II - La position de la commission
Il s'agit ici d'actualiser les dispositions du code rural et de la pêche maritime sur l'enseignement agricole au regard de celles relatives à la promotion de la santé figurant dans la loi du 8 juillet 2013 pour la refondation de l'école.
Votre commission a adopté cet article sans modification.
Article 28 bis
(art. L. 632-2
et L. 632-4 du code de l'éducation)
Réorientation des
médecins en exercice
Objet : Cet article, inséré par l'Assemblée nationale, ouvre la possibilité aux médecins en exercice de se réorienter en intégrant le troisième cycle des études médicales.
I - Le dispositif proposé
Cet article est issu d'un amendement déposé par le Gouvernement et adopté par la commission des affaires sociales de l'Assemblée nationale avec l'avis favorable de son rapporteur.
Il a pour objet d'ouvrir l'accès au troisième cycle des études médicales aux médecins en exercice et non plus uniquement aux étudiants ayant validé le deuxième cycle d'études médicales.
Il s'agit d'offrir aux médecins en exercice la possibilité de se réorienter et de choisir une nouvelle spécialité.
Par ailleurs, le présent article modifie l'article L. 632-4 du code de l'éducation pour préciser que le document délivré au titulaire d'un diplôme de troisième cycle mentionne la spécialité dans laquelle il est qualifié et non plus « la qualification obtenue, soit en médecine générale, soit en spécialité », dans la mesure où la médecine générale est aujourd'hui considérée comme une spécialité à part entière.
II - La position de la commission
Permettre aux médecins en exercice de se réorienter en intégrant le troisième cycle des études médicales favorisera la mobilité des médecins et permettra à ceux qui le souhaitent d'enrichir leur parcours professionnel.
Votre commission a adopté cet article sans modification.
Article 29
(art. L. 4311-12,
L. 6323-1 et L. 6323-3 du code de la santé publique)
Stages des
étudiants paramédicaux et création de centres de
santé pluriprofessionnels universitaires et de maisons de santé
pluriprofessionnelles universitaires
Objet : Cet article prévoit, d'une part, d'ouvrir de nouveaux lieux d'accueil pour les stages des élèves infirmiers et, d'autre part, de permettre aux centres et maison de santé de participer à la recherche dans le domaine de la santé.
I - Le dispositif proposé
Élargissement des possibilités de stage pour les étudiants infirmiers
Dans l'état actuel du droit, les étudiants infirmiers peuvent uniquement effectuer des stages dans les établissements ou services de santé agréés pour l'accomplissement de ces stages alors qu'il serait également nécessaire qu'ils évoluent en ville et en milieu ambulatoire pour se former aux différents aspects de leur métier, mieux répondre aux besoins de santé de la population et favoriser les liens entre la ville et l'hôpital.
Le présent article, dans sa rédaction initiale, élargissait considérablement le spectre des possibilités offertes aux élèves infirmiers désireux d'effectuer un stage, puisqu'il prévoyait qu'ils pourraient désormais être accueillis non seulement dans les établissements de santé ou médico-sociaux mais également dans les structures de soins ambulatoires et dans les cabinets libéraux agréés pour l'accomplissement de ces stages.
En séance publique, un amendement de notre
collègue député
Jean-Louis Roumegas, qui a reçu
l'avis favorable de la commission et du Gouvernement, est venu élargir
encore davantage les lieux d'accueil des élèves infirmiers, en
prévoyant qu'ils pourront également réaliser leurs stages
dans des centres de santé et dans des services médico sociaux.
La réalisation des stages ambulatoires implique que les étudiants infirmiers puissent effectuer des actes réalisés normalement par des infirmiers diplômés.
C'est pourquoi le présent article précise que les étudiants pourront réaliser personnellement ces actes, mais uniquement en présence et sous la responsabilité d'un infirmier diplômé.
L'article indique également que le remboursement ou la prise en charge par l'assurance maladie des actes ainsi effectués sont réputés être accomplis par l'infirmier diplômé, afin que la situation du patient ne soit nullement affectée par le fait que l'acte dont il bénéficie soit assuré par un étudiant et non par un infirmier diplômé.
Participation des centres de santé et des maisons de santé à la formation et à la recherche universitaire
Les centres de santé sont des lieux de soins de proximité où exercent des équipes pluriprofessionnelles (médecins généralistes, spécialistes, dentistes, infirmiers, etc.). Ils ont pour objectif de dispenser des soins coordonnés permettant une prise en charge globale de la santé des patients.
Les maisons de santé, pour leur part, regroupent principalement des professionnels libéraux désireux d'exercer collectivement leur profession.
Le II du présent article a été introduit en séance publique à l'initiative de notre collègue députée Jacqueline Fraysse avec un avis favorable de la commission et du Gouvernement, après que celui-ci eut accepté de lever le gage.
Il a pour objet de permettre aux centres de santé et aux maisons de santé de participer à la formation et à la recherche universitaire dans le domaine de la santé dans le cadre d'actions de coopération régionale avec les universités de leur région.
Dans cette perspective, il prévoit que pourront devenir centre de santé pluriprofessionnel universitaire ou maison de santé pluriprofessionnelle universitaire respectivement un centre de santé ou une maison de santé ayant signé une convention tripartite :
- avec l'agence régionale de santé (ARS) dont il ou elle dépend ;
- avec un établissement public à caractère scientifique, culturel et professionnel (EPSCP) comportant une unité de formation et de recherche (UFR) de médecine ayant pour objet le développement de la formation et de la recherche en soins primaires.
Les modalités de fonctionnement, d'organisation et d'évaluation tant des centres de santé pluriprofessionnels universitaires que des maisons de santé pluriprofessionnelles universitaires sont fixées par arrêté conjoint des ministres chargés de la santé et de l'enseignement supérieur.
II - La position de la commission
Les élèves infirmiers désireux d'effectuer leurs stages dans des centres de santé, des services médico-sociaux, des structures de soins ambulatoires ou des cabinets libéraux seront en mesure, grâce à cet article, d'élargir leur horizon professionnel et d'acquérir des connaissances et des savoir-faire pratiques distincts de ceux qu'ils peuvent développer dans le cadre de stages en établissement.
Permettre aux centres et aux maisons de santé qui le souhaitent de participer à des travaux de recherche en santé via un accord avec l'ARS et une UFR de médecine est de nature à enrichir leur activité et les perspectives des professionnels de santé qui y travaillent. Vos rapporteurs sont donc favorables à cette mesure.
Votre commission a adopté cet article sans modification.
CHAPITRE II
INNOVER POUR PRÉPARER LES
MÉTIERS DE DEMAIN
Article 30
(art. L. 4301-1 et
L. 4161-1 du code de la santé publique)
Création d'un exercice
en pratique avancée
pour les professions paramédicales
Objet : Cet article tend à créer un exercice en pratique avancée pour les professions paramédicales.
I - Le dispositif proposé
La nécessité d'insérer, dans la chaîne de compétences des professions de santé, le maillon manquant que constituent les professions intermédiaires fait aujourd'hui l'objet d'un relatif consensus parmi les acteurs de la santé
La question de la nécessité d'intégrer les pratiques avancées à l'organisation du système de santé français est ancienne.
Pointée dès 1989 par Jacques Fournier, Nicole Questiaux et Jean-Marie Delarue dans leur Traité du social , elle a fait l'objet des travaux approfondis menés sur ce sujet par le Professeur Yvon Berland. Celui-ci soulignait en 2003, dans un rapport intitulé Coopération des professions de santé : le transfert de tâches et de compétences , le retard de la France en matière de ce que l'on désignait alors sous le nom de « transferts de tâches », alors même qu'il existait une réelle volonté de certains acteurs médicaux et paramédicaux de l'organiser. Le même constat était dressé dans un rapport de 2011, consacré aux « Professionnels d'aujourd'hui et [aux] nouveaux métiers » 69 ( * ) , qui notait une nouvelle fois l'existence d'un « besoin en qualifications intermédiaires » très peu reconnu par l'organisation et la formation des professions de la santé.
Les expérimentations lancées en 2004 par le ministre de la santé Jean-François Mattéi, et plus récemment la difficile mise en oeuvre des protocoles expérimentaux de coopération prévus par l'article 51 de la loi du HPST du 21 juillet 2009 70 ( * ) , ont contribué à faire évoluer les esprits.
- Le constat dressé au terme de ces différents travaux et expérimentations est unanime : il existe un vide dans la chaîne des compétences en matière de soins, qui conduit les médecins à endosser des compétences qui ne nécessiteraient pas un niveau de formation aussi élevé, tandis qu'il engendre chez les professions paramédicales à la fois une forme de frustration professionnelle - rares sont en effet les possibilités d'évolution autres que managériales - et une déperdition de compétences.
Ce vide résulte de l'organisation de la formation initiale des différentes professions de santé. Les qualifications intermédiaires se trouvent pratiquement absentes de son organisation, ce qui se retrouve ensuite dans celle des métiers de la santé. Tandis que les médecins poursuivent leurs études pendant 9 à 11 ans après l'obtention du baccalauréat, les auxiliaires médicaux sont formés pendant 2 à 3 ans. Parmi les professions paramédicales, il n'existe que très peu de métiers de santé dont le niveau de compétences requis soit sanctionné par un niveau d'études de cinq ans après le baccalauréat : il s'agit des infirmiers spécialisés en anesthésie et en chirurgie, dont le diplôme d'État est équivalent à un grade de niveau master.
Outre leur durée, ces formations diffèrent quant à leur nature et à leur contenu : alors que certaines professions sont diplômées au terme d'un enseignement universitaire comportant une dose importante de formation par la recherche, d'autres reçoivent un enseignement principalement professionnel.
- Les enjeux attachés à une évolution de cette structuration sont d'importance, ainsi que le soulignait le récent rapport de votre commission relatif aux coopérations entre professionnels de santé 71 ( * ) .
Vos rapporteurs souhaitent avant tout nuancer l'idée, rappelée par l'étude d'impact annexée au présent projet de loi, selon laquelle les protocoles de coopération entre professionnels de santé auraient avant tout pour objectif de remédier aux difficultés posées par la démographie médicale. Si une nouvelle répartition des compétences entre médecins et autres professionnels médicaux ou paramédicaux peut effectivement dégager des heures médicales, celles-ci ne sauraient véritablement compenser l'absence de professionnels dans les zones sous-dotées.
Il s'agit bien plutôt de valoriser les différentes professions de santé , en répondant aux aspirations exprimées notamment par les jeunes professionnels ; cela suppose à la fois de libérer du temps médical par une meilleure répartition des compétences et d'offrir, en particulier aux paramédicaux, des évolutions de carrière dans le soin.
Il s'agit ensuite d'améliorer la qualité des soins en confiant davantage de compétences aux professionnels de proximité et de premier recours que constituent notamment les infirmiers, alors que du développement des affections chroniques, notamment les cancers et les maladies cardio-vasculaires, et de la progression des pathologies liées au vieillissement résulte une évolution notable des besoins des malades vers une prise en charge plus globale et de plus grande proximité.
Une telle organisation a d'ores et déjà fait ses preuves dans le cadre mis en place par le protocole ASALEE, dont l'évaluation par l'Irdes soulignait le succès. Lancée en 2004 dans le département des Deux-Sèvres, cette expérimentation, qui associe des médecins généralistes et des infirmières, permet de confier aux secondes la gestion informatique de certaines données du patient, la réalisation de consultations d'éducation thérapeutique pour le diabète et l'hypertension artérielle, le dépistage des troubles cognitifs après 75 ans et des facteurs de risques cardiovasculaires, ou encore l'assistance des médecins dans les campagnes de dépistage collectif.
Le rapport de votre commission recommandait ainsi « d'insérer dans la chaîne des professions de santé le maillon manquant que constituent les professions intermédiaires. Ces professions nouvelles correspondraient à une élévation du niveau de compétence des professions socles vers une pratique avancée, sur le fondement d'une formation de niveau master. Certaines de ces professions pourraient être définies sur le modèle de professions existant à l'étranger telles que les infirmiers cliniciens, les physician assistants ou encore les optométristes ».
|
Les pratiques infirmières avancées dans les systèmes de santé étrangers Plusieurs expériences de pratiques infirmières avancées - définies par le Conseil national des infirmières (CII) comme un élargissement de la pratique de base, modulée selon le pays et le contexte, et qui requiert généralement un diplôme de niveau maîtrise - ont été menées à l'étranger depuis plusieurs années. Selon une étude de l'OCDE de 2010 72 ( * ) , menée dans 12 pays (Australie, Belgique, Canada, Chypre, États-Unis, Finlande, France, Irlande, Japon, Pologne, République Tchèque, Royaume-Uni), elles ont globalement donné satisfaction et permis d'améliorer sensiblement la qualité des soins. Au Canada et aux Etats-Unis, plusieurs catégories professionnelles d'infirmières en pratiques avancées ( nurse practitioner ou clinical nurse specialist ) ont été reconnues dès les années 1960. Des formes diverses de collaboration entre médecins et infirmières sont mises en oeuvre au Royaume-Uni (avec des spécialistes cliniques, des consultations infirmières de première ligne ou des infirmières assurant le suivi de maladies chroniques) et en Finlande depuis plusieurs années. L'Australie et l'Irlande se sont également plus récemment engagées dans la voie de la création de postes d'infirmières en pratique avancée, notamment par le biais d'une adaptation de la formation. A Chypre, des pratiques avancées ont été mises en place dans plusieurs spécialités (diabétologie, psychiatrie, soins généraux). Dans d'autres pays développés, il existe fréquemment des pratiques infirmières avancées non officiellement reconnues . Dans l'ensemble des 12 pays sur lesquels porte l'étude, les infirmiers en pratiques avancées représentent une faible part de la population infirmière totale. Parmi les raisons justifiant la création de telles professions intermédiaires, les auteurs de l'étude ont notamment recensé la nécessité de pallier une pénurie de médecins, l'amélioration de l'accès aux soins, l'amélioration de la qualité des soins, la limitation de l'augmentation des coûts de santé, l'amélioration des perspectives de carrière des personnels infirmiers. L'étude relève que la mise en oeuvre des pratiques avancées a eu des effets globalement positifs sur la qualité des soins : amélioration de l'accès aux soins, qualité des soins identique lorsqu'ils sont assurés par des médecins ou des infirmières ayant reçu une formation appropriée (lorsqu'il s'agit de soins simples tel que le suivi de routine d'une maladie chronique stabilisée), taux élevé de satisfaction des patients (notamment en raison du temps consacré à chaque patient par les infirmiers). Elle conclut notamment que, bien qu'il soit difficile de tirer un enseignement général de ces pratiques, dans la mesure où chacun des pays étudiés présente un contexte différent et où, même dans les pays qui les mettent en oeuvre, les pratiques avancées restent minoritaires par rapport au nombre total d'infirmières, « le recours aux pratiques infirmières avancées est très utile pour améliorer l'accès de la population aux soins primaires ». Source : Alain Milon et Catherine Génisson, rapport précité |
La création d'un exercice en pratique avancée pour les professions paramédicales
C'est précisément l'objet du présent article, qui crée, au sein du livre III de la quatrième partie du code de la santé publique relatif aux auxiliaires médicaux, aux aides-soignants, aux auxiliaires de puériculture et aux ambulanciers, un titre préliminaire consacré à l' « exercice en pratique avancée » .
Aux termes de l'étude d'impact du présent article annexée au projet de loi, il s'agit de permettre un élargissement du champ des compétences d'un métier socle vers, par exemple, la formulation d'un diagnostic, la réalisation d'une analyse clinique, l'établissement de prescription ou l'accomplissement d'activités d'orientation ou de prévention. Il est par ailleurs indiqué que ces dispositions sont destinées à créer le métier d'infirmier clinicien, ainsi que le recommande le troisième plan Cancer lancé par le Président de la République.
Ce titre préliminaire comprend un unique article L. 4301-1 , dont les dispositions sont prévues par le 1° du présent article, et qui comprend lui-même quatre parties.
- Son I définit les professionnels concernés ainsi que le mode d'exercice et le champ de la pratique avancée .
Il précise tout d'abord le champ des professions concernées. Il s'agit de l'ensemble des auxiliaires médicaux relevant des titres I er à VII du livre III de la quatrième partie du code de la santé publique, soit les infirmiers, les masseurs-kinésithérapeutes, les pédicures-podologues, les ergothérapeutes, les psychomotriciens, les orthophonistes, les orthoptistes, les manipulateurs d'électroradiologie médicale, les techniciens de laboratoire médical, les audioprothésistes, les opticiens-lunetiers, les prothésistes, les orthésiste pour l'appareillage des personnes handicapées, ainsi que les diététiciens.
Il énumère ensuite les trois configurations dans lesquelles un exercice en pratique avancée est possible :
- au sein d'une équipe de soins primaires coordonnée par le médecin traitant ;
- en établissement de santé, au sein d'une équipe de soins coordonnée par un médecin ;
- en pratique ambulatoire hors soins primaires, en assistance d'un médecin spécialiste.
Ce choix privilégie l'exercice en équipe pluridisciplinaire, tout en préservant la place centrale du médecin dans la prise en charge des patients .
Ce I renvoie ensuite à un décret en Conseil d'Etat, pris après avis de l'Académie nationale de médecine et des représentants des professionnels, le soin de définir, pour chacune des professions concernées par les pratiques avancées, les domaines d'intervention qui leur seront ouverts ainsi que les conditions et les règles d'un tel exercice.
La rédaction précise le champ des domaines d'intervention qui pourront être reconnus aux paramédicaux dans le cadre de ce décret. Il s'agit, en premier lieu, des activités d'orientation, d'éducation, de prévention ou de dépistage ; en deuxième lieu, des actes d'évaluation et de conclusion clinique, des actes techniques et des actes de surveillance clinique et para-clinique ; enfin, des prescriptions de produits de santé non soumis à prescription médicale obligatoire, des prescriptions d'examens complémentaires et des renouvellements ou adaptations de prescriptions médicales.
- Le II fixe ensuite les trois conditions nécessaires à l'exercice en pratique avancée, qui se voit strictement encadré.
Les professionnels désireux d'exercer en pratique avancée doivent tout d'abord justifier d'une durée minimale d'exercice de leur profession, qui sera définie par décret.
Ils doivent également être titulaires d'un diplôme de formation en pratique avancée délivré par une université habilitée , la nature de ce diplôme ainsi que ses modalités d'obtention étant définies par décret.
- Le III précise que l'habilitation des universités délivrant des diplômes de pratique avancée se fera sur le fondement d'un référentiel de formation défini, dans le cadre de la procédure d'accréditation de son offre de formation, par un arrêté conjoint des ministres chargés de la santé et de l'enseignement supérieur.
Les personnes ayant obtenu ce titre et souhaitant exercer en pratique avancée seront enfin soumises à l'obligation de se faire enregistrer auprès d'un organisme désigné par le ministre chargé de la santé .
- Le IV précise que les dérogations à l'exercice habituel ne peuvent être envisagées que dans le respect des règles professionnelles et éthiques de chaque profession, et de celles communes à l'ensemble des professionnels de santé ; il s'agit notamment du respect du droit à la vie privée du patient, du droit au secret des informations le concernant, ainsi que du droit à l'information du patient sur son état de santé. Ces dérogations ne peuvent être mises en place que sur le fondement de mesures prises par décret en Conseil d'Etat.
Le deuxième alinéa affirme le principe de la responsabilité du professionnel exerçant en pratique avancée pour les actes qu'il réalise dans ce cadre .
- Le 2° du présent article effectue une modification de cohérence à l'article L. 4161-1 du code de la santé publique, qui porte sur l'exercice illégal des professions médicales, pour permettre l'exclusion de cette incrimination des auxiliaires médicaux exerçant en pratique avancée.
II - La position de la commission
- Vos rapporteurs accueillent très favorablement cet article, qui constitue la traduction législative de la sixième proposition formulée dans le cadre du rapport d'information précité.
Ils soulignent que la rédaction proposée constitue un juste équilibre entre la nécessité de valoriser l'exercice des professions paramédicales et celle de garantir la qualité et la sécurité des soins . Les conditions fixées pour l'accès à l'exercice en pratique avancée - exercice sous la coordination d'un médecin, portant sur des pratiques spécifiquement énumérées par voie réglementaire, durée d'exercice minimale, nécessité d'une formation ad hoc sanctionnée par un diplôme - paraissent constituer des garanties satisfaisantes.
Ils notent également que le texte proposé, contrairement à ce qu'annonce l'étude d'impact en évoquant la création d'un métier d'infirmier clinicien, n'est pas aussi ambitieux et ne crée pas de nouvelle profession : l'exercice en pratique avancée ne fait qu'élargir le périmètre d'exercice d'une profession d'auxiliaire médical préexistante .
Le texte ne remet par ailleurs pas en cause l'exercice des médecins : l'exercice en pratique avancée se fera toujours sous leur contrôle, et ne se confond pas avec l'exercice d'une pratique médicale - dans la mesure où il est nécessaire de préciser qu'il échappe au champ de la pratique illégale des professions médicales.
- Vos rapporteurs regrettent cependant que la mise en oeuvre législative de cette évolution depuis longtemps réclamée par de très nombreuses voix n'ait pas été précédée d'une remise à plat des compétences dévolues aux métiers socles - le texte du projet de loi, qui aurait pourtant constitué le véhicule idéal d'un tel travail, se borne à un toilettage du statut de certaines professions médicales, le plus souvent par voie d'amendement.
Une telle réflexion, qui aurait associé l'ensemble des parties prenantes, aurait permis de stabiliser les contours de ces métiers ainsi que leur mode de formation tout en procédant, le cas échéant, à quelques ajustements permettant d'assurer la sécurité juridique de certaines pratiques constatées sur le terrain et que l'état des textes ne prendrait pas en compte : c'est une condition préalable à la définition de nouvelles compétences, et plus encore à celle de nouveaux métiers.
Ils rappellent également que l'impact de telles évolutions sur l'organisation des soins, mais aussi sur la rémunération des professionnels de santé, devra nécessairement faire l'objet d'une réflexion .
- Votre commission a adopté trois amendements de ses rapporteurs à cet article.
Le premier porte sur la réalisation d'une évaluation des pratiques avancées dans un délai de deux ans après l'entrée en vigueur des dispositions y afférentes. Cette évaluation devra notamment permettre d'identifier les points de blocage qui entraveraient la montée en puissance du dispositif des pratiques avancées et de contrôler la qualité et la sécurité des prises en charge réalisées dans ce cadre ( amendement COM-397 ).
Le deuxième vise à prévoir que le niveau du diplôme requis pour l'exercice en pratique avancée sanctionne une formation universitaire de niveau Master. Comme indiqué précédemment, il s'agit en effet du chaînon manquant entre le niveau de formation et d'exercice des métiers paramédicaux socles et celui des médecins ( amendement COM-398 ).
Le troisième intègre les pôles de
santé parmi les configurations dans lesquelles un exercice en pratique
avancée en possible
(
amendement COM-399
).
Votre commission a adopté cet article ainsi modifié.
Article 30 bis A
[supprimé]
(art L. 4312-1 à L. 4312-9 du code de la
santé publique)
Suppression de l'ordre des infirmiers
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la suppression de l'ordre des infirmiers.
I - Le dispositif proposé
Cet article résulte d'un amendement d'Annie Le Houérou et de plusieurs de ses collègues, adopté en séance publique à l'Assemblée nationale. Il contient un unique alinéa prévoyant la suppression de l'ensemble des dispositions du code de la santé publique relatives à l'ordre des infirmiers.
II - La position de la commission
Vos rapporteurs affirment fermement leur opposition à cet article, pour trois raisons de fond et une raison de forme.
Ils rappellent en premier lieu que les structures ordinales exercent des missions indispensables à la régulation des professions concernées , et qui ne sauraient être endossées par les syndicats de ces professions. Il leur revient en effet de promouvoir l'éthique et de garantir la déontologie des professionnels, d'inciter au développement de leur compétence, et plus généralement de garantir la qualité et la sécurité des soins. Fonctionnant comme des courroies de transmission vers les professionnels de terrain, ils contribuent ainsi à la promotion de la santé publique.
Ils soulignent en second lieu qu' il apparaît aberrant de supprimer l'ordre d'une seule profession , quand l'ensemble des professionnels de santé doivent être soumis aux mêmes exigences et être dotés d'instances assurant le respect de ces règles. Les infirmiers sont autant concernés que les autres professions par cette régulation, d'autant que l'évolution de la profession se caractérise par une certaine autonomisation de la pratique - la mesure apparaît ainsi en nette contradiction avec la mise en place des pratiques avancées dans le cadre de l'article 30 du présent projet de loi.
Les auditions menées ont en outre permis de constater que les raisons de fond avancées par les auteurs de l'amendement adopté à l'Assemblée nationale pour justifier la suppression de l'ordre ne correspondent pas à la réalité . S'il est certain que des problèmes importants et des manquements sérieux ont été constatés au moment de la mise en place de l'ordre des infirmiers, il semble tout aussi certain que ces problèmes sont aujourd'hui en passe d'être réglés et que la nouvelle équipe en place a créé les conditions d'un fonctionnement satisfaisant. L'objet de l'amendement souligne également ce qui serait un problème de représentativité ; avec 170 000 infirmiers inscrits à son tableau, il semble pourtant que l'ordre des infirmiers ait connu une montée en puissance importante pour une instance de création aussi récente.
Vos rapporteurs soulignent enfin que les conditions dans lesquelles a été décidée la suppression de l'ordre ne semblent pas répondre aux conditions qui permettent de garantir la qualité du débat public. Introduite en séance publique, la mesure n'intègre en effet aucune réflexion préalable qui permettrait d'en évaluer les conséquences.
Vos rapporteurs estiment cependant que, si la suppression d'une instance ordinale par le biais d'un amendement ne peut être acceptée, une réflexion doit être engagée sur la mise en place d'un meilleur encadrement des pratiques ordinales.
Votre commission a adopté trois amendements identiques proposant la suppression du présent article présentés par ses rapporteurs et par nos collègues Gilbert Barbier et Michel Amiel ( amendements COM-400, COM-11 et COM-293 ).
Votre commission a supprimé cet article.
Article 30 bis [suppression
maintenue]
(art. L. 313-26 du code de l'action sociale et des
familles)
Conditions de délégation des actes de soins
infirmiers
Objet : Cet article, inséré puis supprimé par l'Assemblée nationale, ouvre la possibilité de prévoir par décret la délégation d'actes de soins infirmiers à des professionnels exerçant en établissements et services médico-sociaux.
I - Le dispositif proposé
Introduit par un amendement de nos collègues députés lors de l'examen du texte en commission des affaires sociales, cet article visait à introduire, à l'article L. 313-26 du code de l'action sociale et des familles, la possibilité de prévoir par décret la délégation d'actes de soins infirmiers à des professionnels exerçant en établissements et services médico-sociaux.
L'objet de l'amendement citait, parmi les actes qui pourraient faire l'objet d'une telle délégation, l'administration de valium en cas de crise d'épilepsie convulsive chez une personne handicapée, ainsi que la réalisation d'aspirations trachéales ou de nutritions par gastrotomie.
La mesure ainsi proposée visait à pallier l'absence de professionnels infirmiers dans certains établissements médico-sociaux.
Elle a été supprimée en séance publique par l'adoption de deux amendements identiques, dont l'objet mettait en avant le défaut de sécurité attaché à cette disposition, d'autant plus qu'elle n'avait bénéficié d'aucune évaluation préalable.
II - La position de la commission
Souscrivant aux craintes exprimées lors du débat à l'Assemblée nationale sur les conditions de sécurité attachées à cette mesure, et considérant qu'elle ne constitue pas un moyen adéquat pour pallier l'absence de personnels infirmiers dans les établissements et services médico-sociaux - qui constitue pourtant une obligation réglementaire prévue par le code de l'action sociale et des familles -, votre commission n'a pas souhaité revenir sur la suppression du présent article.
Votre commission a maintenu la suppression de cet article.
Article 30 ter
(art. L. 4393-8
à L. 4393-15 [nouveaux] et L. 4394-4 du code de la santé
publique)
Statut des assistants dentaires
Objet : Cet article, inséré par l'Assemblée nationale, vise à reconnaître le statut, les compétences et les conditions de l'exercice de la profession d'assistant dentaire dans le code de la santé publique.
I - Le dispositif proposé
Le présent article résulte de l'adoption de deux amendements identiques présentés lors de l'examen du texte en commission à l'Assemblée nationale. Aux termes de l'objet de ces amendements, il s'agit de remédier à la fois à l'absence de reconnaissance des assistants dentaires en tant que profession de santé , alors même que ceux-ci effectuent des tâches cruciales sur le plan sanitaire au sein des services de dentisterie, et à l'asymétrie qui existe entre ceux qui exercent dans le secteur public et ceux qui travaillent en cabinet dentaire libéral . Seuls les assistants exerçant en secteur privé bénéficient en effet d'un véritable statut, défini dans le cadre de la convention collective nationale des cabinets dentaires, et d'un parcours de qualification sanctionné par un titre de qualification professionnelle inscrit au répertoire national des certifications professionnelles (RNCP).
Cet article insère donc, au sein du titre IX du livre III (consacré notamment aux auxiliaires médicaux) de la quatrième partie du code de la santé publique, un nouveau chapitre III bis dédié aux assistants dentaires (2°) . Le 1° du présent article modifie en conséquence l'intitulé du livre III et du titre IX. Ce nouveau chapitre est composé de huit articles, numérotés de L. 4393-8 à L. 4393-15.
L'article L. 4393-8 définit tout d'abord les deux missions des assistants dentaires : d'une part, ils assistent le chirurgien-dentiste ou, le cas échéant, le médecin intervenant en chirurgie dentaire ; d'autre part, ils contribuent aux activités de prévention et d'éducation pour la santé dans le domaine bucco-dentaire. Il est précisé que l'assistance fournie aux professionnels médicaux se fait sous la responsabilité de ces derniers et sous leur contrôle effectif. Il est enfin indiqué que l'assistant dentaire, comme tout professionnel de santé, est soumis au secret professionnel.
Les articles L. 4393-9 à L. 4393-14 définissent ensuite les conditions requises pour l'exercice de la profession d'assistant dentaire .
L'article L. 4393-9 indique tout d'abord que l'exercice de cette profession est ouvert aux titulaires d'un titre de formation français dédié, le régime de cette formation (conditions d'accès, référentiel de compétences, modalités de délivrance du titre) étant fixé par un arrêté du ministre chargé de la santé, pris après avis conforme d'une commission rassemblant des représentants de l'Etat, des chirurgiens-dentistes et des assistants dentaires.
L'article L. 4393-10 porte sur la situation spécifique des professionnels déjà en exercice avant la parution de cet arrêté, et titulaires d'un certificat ou d'un titre. Il est prévu que ces personnes peuvent continuer à exercer dès lors que cette formation ou ce titre sont reconnus par un arrêté qui devra être pris par le ministre chargé de la santé.
L'article L. 4393-11 concerne les ressortissants d'un Etat membre de l'Union européenne (UE) ou d'un autre Etat partie à l'accord sur l'Espace économique européen (EEE) souhaitant exercer en France la profession d'assistant dentaire. Une procédure d'autorisation individuelle est alors définie, avec la possibilité pour l'autorité compétente de demander à l'intéressé de se soumettre à une épreuve d'aptitude ou d'effectuer un stage d'adaptation en cas de différence substantielle constatée entre les qualifications professionnelles dont se prévaut celui-ci et celles qui sont requises pour l'exercice de la profession sur le territoire français. L'article L. 4993-12 définit la manière dont ces ressortissants peuvent faire usage, sur le territoire français, du titre de formation obtenu à l'étranger, dès lors que celui-ci a été établi dans une autre langue. Il précise par ailleurs que les intéressés portent le titre professionnel d'assistant dentaire dès lors qu'ils satisfont aux différentes conditions prévues.
L'article L. 4393-13 encadre les modalités d'exercice temporaire ou occasionnel, sur le territoire français, de la profession d'assistant dentaire par les ressortissants d'un Etat membre de l'UE ou de l'UE déjà établis et en exercice dans l'un de ces États. L'exercice de cette activité est alors notamment soumis à une déclaration préalable de prestation de services.
L'article L. 4393-14 précise les conditions nécessaires à la délivrance d'une autorisation d'exercice ou à la soumission d'une déclaration de prestations de services (connaissances linguistiques nécessaires à l'exercice, connaissances relatives aux systèmes de poids et de mesures utilisés en France).
L'article L. 4393-15 prévoit l'intervention d'un décret en Conseil d'Etat pour l'application des dispositions prévues par ce nouveau chapitre III bis . Il s'agit de fixer, d'une part, les conditions dans lesquelles un ressortissant étranger peut être soumis à des mesures de compensation en cas d'incompatibilité constatée entre ses compétences professionnelles et celles qui sont requises en France, et, d'autre part, les modalités selon lesquelles les qualifications professionnelles des ressortissants étrangers déjà en exercice dans leur pays d'origine peuvent être vérifiées.
Le 3° du présent article intègre enfin un nouvel article L. 4394-4 au sein du chapitre IV du titre IX, qui porte sur les dispositions pénales applicables aux aides-soignants, aux auxiliaires de puériculture, aux ambulanciers ainsi qu'aux assistants dentaires.
Ce nouvel article prévoit que l'usage sans droit de la qualité d'assistant dentaire ou de tout titre de formation requis pour l'exercice de cette profession est passible des mêmes sanctions que celles prévues par le code pénal pour le délit d'usurpation. Il fixe également le régime de responsabilité et de sanction applicable à ce titre aux personnes morales.
II - La position de la commission
L'inscription d'un véritable statut des assistants dentaires dans le code de la santé publique est envisagée de longue date. Dès 2010, le rapport de la Cour des comptes sur la sécurité sociale insistait sur la nécessité de relever le niveau de formation requis pour l'exercice de cette profession et à lui confier davantage de tâches, de manière à mieux encadrer les pratiques d'hygiène, de stérilisation et de prévention dans le cadre des soins dentaires. Un rapport 73 ( * ) de l'inspection générale des affaires sociales (Igas) spécialement dédié à cette profession faisait le même constat. Introduite dans le cadre de la loi dite Fourcade de 2011 74 ( * ) , la mesure a cependant été censurée en tant que cavalier législatif par le Conseil constitutionnel.
Vos rapporteurs insistent sur l'importance de cette mesure qui fait l'objet d'un consensus de la profession, qu'il s'agisse de l'ordre ou des syndicats. Cette reconnaissance ouvre la voie à une valorisation et à une progression des compétences de ces professionnels - qui pourraient d'ailleurs dans un avenir proche, au même titre que d'autres auxiliaires médicaux, devenir éligibles à la délégation de tâches et aux pratiques avancées.
Ils relèvent que dans la rédaction proposée, la formation des assistants dentaires n'est pas sanctionnée par un diplôme d'Etat. Selon les informations transmises lors des auditions, ce choix résulterait en partie du manque de moyens dans les universités. Ils soulignent la nécessité d'engager une réflexion sur ce point afin de préparer et d'accompagner une éventuelle montée en compétence de la profession.
Votre commission a adopté cet article sans modification.
Article 30 quater
(art. L.
4111-1-2 et L. 4221-1-1 [nouveaux] du code de la santé
publique)
Accès des non ressortissants communautaires au
troisième cycle
d'études médicales ou à une
formation médicale complémentaire
Objet : Cet article, inséré par l'Assemblée nationale, introduit un encadrement juridique de la situation des internes en médecine et en pharmacie ainsi que de celle des médecins et chirurgiens-dentistes non ressortissants communautaires venant effectuer en France l'intégralité de leur formation de troisième cycle ou une formation complémentaire.
I - Le dispositif proposé
Le présent article résulte de l'adoption d'un amendement présenté par le Gouvernement lors de l'examen du texte en séance publique à l'Assemblée nationale. La rédaction proposée vise à introduire deux nouveaux articles L. 4111-1-2 et L. 4221-1-1 au sein des dispositions du code de la santé publique relatives, respectivement, aux conditions générales d'exercice des professions médicales et aux règles liées à l'exercice de la profession de pharmacien.
L'article L. 4111-1-2 règle la situation de deux catégories de personnes :
- d'une part (1°), les internes en médecine à titre étranger et les étudiants en médecine qui ont validé une formation médicale dans un Etat étranger, qui ont été autorisés à poursuivre une formation spécialisée en médecine dans leur pays d'origine, et qui souhaitent effectuer en France l'intégralité du troisième cycle des études médicales en vue d'obtenir un diplôme de spécialité dont la validation est subordonnée à l'accomplissement de fonctions hospitalières de plein exercice. Sont concernés les ressortissants d'un Etat non membre de l'Union européenne (UE) ou de l'espace économique européen (EEE), en dehors de la Suisse ;
- d'autre part (2°), les médecins ou les chirurgiens-dentistes déjà titulaires d'un diplôme de spécialité qui leur permet d'exercer dans leur pays d'origine et qui souhaitent effectuer une formation complémentaire en France. Sont visées les situations dans lesquelles les intéressés viennent suivre une formation de sur-spécialité - ou fellowship - dans le cadre d'un accord bilatéral avec la France ou d'un accord de coopération entre établissements de santé ou universités.
Cet article prévoit, à destination de ces personnes, une dérogation aux conditions générales d'exercice des professions médicales prévues par l'article L. 4111-1, pour leur permettre de bénéficier des dispositifs prévus par les maquettes de formation lorsque ces dernières requièrent la réalisation de fonctions de plein exercice (c'est le cas du diplôme d'études spécialisées complémentaires - DESC -, qui est obtenu à la fin de l'internat en médecine).
Les intéressés pourront ainsi être autorisés individuellement à exercer temporairement la médecine ou la chirurgie dentaire. Cette autorisation sera délivrée par le ministre chargé de la santé après avis du conseil national de l'ordre des médecins ou des chirurgiens-dentistes. Elle sera valable dans le cadre d'une formation spécialisée réalisée au sein de lieux de stages agréés pour la formation des internes, qui devront répondre aux conditions qui seront fixées par un décret en Conseil d'Etat.
L'article L. 4221-1-1 transpose ce dispositif aux étudiants et aux titulaires d'un diplôme en pharmacie.
II - La position de la commission
Votre commission n'a pas formulé d'observations particulières sur ce dispositif de nature très technique, qui permettra de répondre aux attentes de nos partenaires extra-européens et de renforcer la coopération entre nos structures de formation.
Votre commission a adopté cet article sans modification.
Article 30 quinquies
(art. L.
4321-1 et L. 4323-4-1 [nouveau] du code de la santé
publique)
Clarification des dispositions relatives à la
profession
de masseur-kinésithérapeute
Objet : Cet article, inséré par l'Assemblée nationale, clarifie les compétences des masseurs-kinésithérapeutes, notamment s'agissant de leur droit de prescription, et précise les contours de l'exercice illégal de la profession.
I - Le dispositif proposé
Le présent article résulte de l'adoption d'un amendement présenté par le Gouvernement lors de l'examen du texte en séance publique à l'Assemblée nationale. Aux termes de l'objet de cet amendement, il s'agit de mettre à jour les dispositions législatives relatives à la définition de la profession de masseur-kinésithérapeute, qui sont relativement anciennes et souffrent de plusieurs imprécisions.
Cet article modifie en conséquence l'article L. 4321-1 du code de la santé publique (1°) , qui définit le champ d'intervention, les compétences et les activités des masseurs-kinésithérapeutes .
- La rédaction actuelle du premier alinéa de cet article prévoit que les masseurs-kinésithérapeutes pratiquent le massage et la gymnastique médicale. Le présent article, en son 1° a) , y substitue trois alinéas prévoyant les incapacités ou altérations sur lesquelles ces professionnels sont habilités à intervenir ainsi que les compétences qu'ils peuvent mettre en oeuvre dans ce cadre , dans une rédaction correspondant davantage à la réalité de l'exercice de la profession.
Le champ d'intervention de la profession est ainsi défini pour la promotion de la santé ainsi que la prévention, le diagnostic kinésithérapique et de traitement de deux séries d'affections : d'une part, les troubles du mouvement ou de la motricité de la personne ; d'autre part, les déficiences ou altérations des capacités fonctionnelles.
Le sixième alinéa de la rédaction proposée précise que ces altérations des capacités fonctionnelles peuvent résulter de pathologies héréditaires, congénitales ou acquises, qui peuvent être stabilisées ou évolutives. Il est prévu que le professionnel peut alors mettre en oeuvre des moyens à la fois manuels, instrumentaux et éducatifs .
Le septième alinéa confie aux masseurs-kinésithérapeutes un monopole d'exercice en masso-kinésithérapie.
Le quatrième alinéa indique que, comme les autres professions de santé, les masseurs-kinésithérapeutes peuvent concourir à la formation initiale et continue ainsi qu'à la recherche.
Un cinquième alinéa rappelle l'encadrement déontologique de l'exercice de la masso-kinésithérapie, qui doit être effectué en toute indépendance et conformément au code de déontologie de la profession.
Le 1° b) indique que les actes professionnels de masso-kinésithérapie, qui recouvrent les actes prescrits par un médecin, sont définis par un décret en Conseil d'Etat pris après avis de l'Académie nationale de médecine.
Le 1° c) intègre en outre dans la loi une compétence prévue par le décret d'actes de la profession, à savoir la réalisation des premiers actes de soins nécessaires en masso-kinésithérapie en cas d'urgence et en l'absence d'un médecin . Il est précisé qu'un compte rendu des actes effectués dans ce cadre devra ensuite être transmis au médecin.
- Le 1° c) modifie par ailleurs la rédaction du dernier alinéa de l'article L. 4321-1, relatif au droit de prescription reconnu aux masseurs-kinésithérapeutes.
La rédaction proposée rappelle qu'ils interviennent sur prescription médicale dès lors qu'ils agissent dans un but thérapeutique, et qu'ils peuvent prescrire les dispositifs médicaux nécessaires à l'exercice de leur profession, sauf en cas d'indication contraire du médecin.
Elle confie en outre aux masseurs-kinésithérapeutes la possibilité de renouveler les prescriptions médicales initiales d'actes de masso-kinésithérapie datant de moins d'un an , les conditions dans lesquelles ces renouvellements seront effectués devant être précisées par décret.
Le 2° du présent article introduit par ailleurs, au sein des dispositions prévoyant le régime des sanctions pénales applicables dans le cadre de l'exercice de la profession, un nouvel article L. 4323-4-1 précisant le cadre de l'exercice illégal de la masso-kinésithérapie , pour lequel des sanctions sont déjà prévues par l'article L. 4323-4.
Il est ainsi prévu que relèvent d'un exercice illégal de la profession les personnes qui la pratiquent sans être titulaires du titre de formation adéquat (1°), sans être inscrites au tableau de l'ordre des masseurs-kinésithérapeutes, ou encore pendant la durée d'une peine d'interdiction temporaire ou permanente d'exercice (2°).
Il est par ailleurs précisé que les étudiants en masso-kinésithérapie qui effectuent des stages ainsi que les étudiants intervenant dans le cadre de la réserve sanitaire ne peuvent relever de cette incrimination.
II - La position de la commission
Votre commission relève que les dispositions proposées n'ont pas soulevé d'opposition particulière des représentants de la profession lors de leur audition par vos rapporteurs.
Elle note que la possibilité donnée aux masseurs-kinésithérapeutes de renouvellement des prescriptions médicales initiales aura son utilité s'agissant des activités régulières de rééducation effectuées dans le cadre du traitement de certaines pathologies chroniques (lombalgie chronique, maladie de Parkinson, mucoviscidose). Cette faculté permettra en effet de favoriser le traitement continu du patient et de simplifier son parcours de soins.
Elle souligne par ailleurs que, comme l'indique l'objet de l'amendement gouvernemental, les précisions apportées sur les contours de l'exercice illégal de la masso-kinésithérapie permettront de sécuriser juridiquement les divergences d'interprétation qui ont récemment conduit la Cour de cassation à rappeler que pour exercer régulièrement sa profession, un masseur-kinésithérapeute doit être inscrit au tableau de l'ordre.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement visant à éviter une confusion sur les modalités selon lesquelles un professionnel originaire de l'espace européen ou de pays tiers souhaitant exercer en France la profession de masseur-kinésithérapeute peut obtenir une autorisation d'exercice (amendement COM-401) . Selon les informations transmises à vos rapporteurs, cette situation concerne plus de 40 % des primo-inscriptions au tableau de l'ordre des masseurs-kinésithérapeutes.
Il s'agit de différencier l'autorisation individuelle d'exercice et la délivrance à titre individuel de l'équivalence du titre professionnel . Le professionnel souhaitant exercer sur le territoire français doit en effet successivement faire une demande d'équivalence du titre de formation obtenu dans l'Etat d'origine auprès de l'autorité compétente, puis procéder à une demande d'inscription au tableau de l'ordre, qui est habilité à vérifier que le candidat remplit les conditions de compétence, de moralité et d'indépendance exigées pour l'exercice de la profession.
La rédaction actuelle de l'article L. 4321-4 du code de la santé publique comporte cependant une confusion entre la reconnaissance d'équivalence et l'autorisation d'exercice, dans la mesure où il est prévu que l'autorité compétente (soit le préfet) peut « autoriser individuellement à exercer la profession de masseur-kinésithérapeute ». Certains ressortissants sont ainsi incités à exercer sans avoir demandé leur inscription au tableau de l'ordre, à laquelle est pourtant subordonnée l'autorisation d'exercer.
Votre commission a adopté cet article ainsi modifié.
Article 30 sexies
(art. L.
4322-1 et L. 4323-4-2 [nouveau] du code de la santé
publique)
Évolution du statut des pédicures-podologues
Objet : Cet article, inséré par l'Assemblée nationale, met à jour les compétences et le champ d'intervention des pédicures-podologues et définit le champ de l'exercice illégal de la profession.
I - Le dispositif proposé
Le présent article, qui résulte de l'adoption en séance publique à l'Assemblée nationale d'un amendement présenté par la rapporteure Bernadette Laclais, tend à modifier les dispositions du code de la santé publique relatives au statut des pédicures-podologues. Aux termes de l'objet de cet amendement, il s'agit ainsi de « moderniser la définition de la profession de pédicure-podologue et de mieux reconnaître son champ d'intervention ».
Une nouvelle définition des compétences dévolues aux pédicures-podologues
Le paragraphe I de cet article propose une nouvelle rédaction de l'article L. 4322-1 du code de la santé publique , qui définit les compétences ainsi que le champ d'intervention des pédicures-podologues .
Le premier alinéa de cet article porte sur le monopole de compétence dont disposent ces professionnels pour le traitement des affections épidermiques du pied. La rédaction proposée précise que cette compétence s'exerce à partir d'un diagnostic de pédicurie-podologie préalablement établi - les pédicures-podologues ne disposant pas d'un monopole d'intervention sur ce point.
Le second alinéa prévoit un monopole de compétence des pédicures-podologues pour la pratique des soins d'hygiène ainsi que la confection et l'application des semelles destinées à soulager les affections épidermiques (SAE). La rédaction proposée tend à élargir cette dernière compétence en prévoyant que ces semelles sont destinées à la prévention et au traitement des affections épidermiques.
Après le troisième alinéa de l'article, qui indique que les pédicures-podologues peuvent traiter les cas pathologiques de leur domaine de compétence sur ordonnance et sous contrôle médical, le présent article introduit un quatrième alinéa autorisant ces professionnels à analyser et évaluer les troubles morphostatiques et dynamiques du pied et à élaborer un diagnostic de pédicurie-podologie tenant compte de la statique et de la dynamique du pied ainsi que de leurs interactions avec l'appareil locomoteur. Il est à noter que cette compétence n'est pas confiée de manière exclusive aux pédicures-podologues.
Les précisions apportées quant à la définition de l'exercice illégal de la profession de pédicure-podologue
Le paragraphe II du présent article introduit, au sein des dispositions prévoyant le régime des sanctions pénales applicables dans le cadre de l'exercice de la profession, un nouvel article L. 4323-4-2 précisant le cadre de l'exercice illégal de la pédicurie-podologie , pour lequel des sanctions sont déjà prévues par l'article L. 4323-4.
Il est ainsi prévu que relèvent d'un exercice illégal de la profession les personnes qui la pratiquent sans être titulaires du titre de formation adéquat (1°), sans être inscrites au tableau de l'ordre des pédicures-podologues, ou encore pendant la durée d'une peine d'interdiction temporaire ou permanente d'exercice (2°).
Il est par ailleurs précisé que les étudiants en pédicurie-podologie qui effectuent des stages ne peuvent relever de cette incrimination.
II - La position de la commission
Les dispositions du présent article ont suscité de fortes inquiétudes chez les professionnels de santé intervenant sur des champs de compétences similaires ou complémentaires de ceux des pédicures-podologues ; il s'agit notamment des podo-orthésistes, des orthoprothésistes et des orthopédistes-orthésistes.
Vos rapporteurs soulignent que le seul élargissement de compétence exercée en monopole opéré par le présent article porte sur la possibilité reconnue aux pédicures-podologues de confectionner et d'appliquer des semelles destinées à prévenir ou à traiter des affections épidermiques (SAE), et non plus seulement à les soulager.
Ils relèvent que cette extension de compétence porte uniquement sur les SAE, qui relèvent déjà dans la rédaction actuelle du seul champ d'exercice des pédicures-podologues, contrairement à la confection de semelles orthopédiques destinées à corriger un déséquilibre postural ou biomécanique.
Par ailleurs, la possibilité reconnue à la profession d'établir un diagnostic porte exclusivement sur le champ de la pédicurie-podologie.
Il semble donc que ces dispositions ne remettent pas en cause la compétence des professionnels intervenant pour la réalisation d'orthèses plantaires . Des clarifications seront cependant demandées à la ministre lors de l'examen en séance publique afin de préciser ce point.
Sur proposition de ses rapporteurs, votre commission a adopté un amendement visant à éviter une confusion sur les modalités selon lesquelles un professionnel originaire de l'espace européen et de pays tiers souhaitant exercer en France la profession de pédicure-podologue peut obtenir une autorisation d'exercice (amendement COM-402).
Il s'agit de différencier l'autorisation individuelle d'exercice et la délivrance à titre individuel de l'équivalence du titre professionnel . Le professionnel souhaitant exercer sur le territoire français doit en effet successivement faire une demande d'équivalence du titre de formation obtenu dans l'Etat d'origine auprès de l'autorité compétente, puis procéder à une demande d'inscription au tableau de l'ordre, qui est habilité à vérifier que le candidat remplit les conditions de compétence, de moralité et d'indépendance exigées pour l'exercice de la profession.
La rédaction actuelle de l'article L. 4322-4 du code de la santé publique comporte cependant une confusion entre la reconnaissance d'équivalence et l'autorisation d'exercice, dans la mesure où il est prévu que l'autorité compétente (soit le préfet) peut « autoriser individuellement à exercer la profession de pédicure-podologue ». Certains ressortissants sont ainsi incités à exercer sans avoir demandé leur inscription au tableau de l'ordre, à laquelle est pourtant subordonnée l'autorisation d'exercer.
Votre commission a adopté cet article ainsi modifié.
Article 31
(art. L. 2212-1
à L. 2212-8, L. 2212-10, L. 2213-2,
L. 2222-1,
L. 4151-1 et L. 4151-2 du code de la santé
publique)
Élargissement du champ de compétences des
sages-femmes
aux IVG médicamenteuses, à l'examen postnatal et
aux vaccinations
Objet : Cet article tend à étendre la compétence des sages-femmes s'agissant de la réalisation des interruptions volontaires de grossesse (IVG) médicamenteuses, de l'examen postnatal et des vaccinations.
I - Le dispositif proposé
L'élargissement du champ de compétence des sages-femmes proposé par le présent article concerne trois domaines.
Les paragraphes I, II et III (2° et 3°) du présent article tendent tout d'abord à confier aux sages-femmes la compétence pour la réalisation des seules interruptions volontaires de grossesse (IVG) pratiquées par voie médicamenteuse 75 ( * ) - à l'exclusion des IVG par méthode chirurgicale, qui continueraient à n'être pratiquées que par le seul médecin.
Ils modifient en ce sens le livre II de la deuxième partie du code de la santé publique, qui contient les dispositions relatives à l'IVG, ainsi que les dispositions du titre V du livre premier de la quatrième partie, qui portent sur la profession de sage-femme.
Le 1° du paragraphe III , introduit par voie d'amendement lors de l'examen du texte en commission à l'Assemblée nationale et qui modifie l'article L. 4151-1 du code de la santé publique, donne ensuite compétence générale aux sages-femmes pour effectuer l'examen postnatal du nouveau-né , à la condition d'adresser la femme à un médecin dans le cas où une situation pathologique serait constatée.
La rédaction actuelle de cet article prévoit que « l'examen postnatal peut être pratiqué par une sage-femme si la grossesse a été normale et si l'accouchement a été eutocique ». Le caractère non pathologique de la grossesse et de l'accouchement, médicalement constaté en amont du suivi, constitue donc actuellement une condition à la réalisation de ce dernier par une sage-femme.
Ainsi que le précise l'objet de l'amendement, cette disposition, qui vise à mettre le cadre législatif en accord avec les pratiques professionnelles, s'appliquera que la grossesse et l'accouchement aient ou non été eutociques .
Le paragraphe IV tend à étendre les compétences des sages-femmes en matière de vaccination, dans le but de faciliter l'accès à la vaccination de l'entourage de la parturiente puis du nouveau-né .
Cette disposition constitue la traduction législative des préconisations formulées par le Haut conseil de la santé publique (HCSP) dans le cadre de son avis du 20 février 2014 relatif à la stratégie vaccinale contre la coqueluche chez l'adulte dans le cadre du cocooning et dans le cadre professionnel. La stratégie dite « du cocooning » consiste à protéger le nouveau-né des maladies infectieuses pour lesquelles il existe une prévention vaccinale, mais contre lesquelles il ne peut pas être immédiatement immunisé, en vaccinant son entourage. Il s'agit ainsi de veiller à ce que les personnes vivant aux côtés d'un nouveau-né soient à jour de leurs vaccinations, en particulier en ce qui concerne la coqueluche - dans la mesure où le nouveau-né ne peut être immunisé contre cette maladie avant l'âge de deux mois.
Selon l'étude d'impact annexée au présent projet de loi, cette mesure devra donc permettre de protéger le nouveau-né pendant la période au cours de laquelle le vaccin contre la coqueluche, notamment, ne peut lui être administré, mais aussi d'améliorer la couverture vaccinale des adultes, et notamment des jeunes adultes.
En l'état actuel du droit, l'article L. 4151-2 du code de la santé publique prévoit le principe général selon lequel les sages-femmes sont autorisées à pratiquer les vaccinations dont la liste est arrêtée par le ministre chargé de la santé. Cette formulation doit être interprétée dans le cadre du champ d'exercice reconnu aux sages-femmes, qui se borne à la femme et au nouveau-né.
Il est proposé une nouvelle rédaction de cet article en trois alinéas.
Le premier indique que les sages-femmes peuvent pratiquer les vaccinations de la femme et du nouveau-né .
Le second dispose que cette compétence s'étend également, dans un but de protection du nouveau-né, aux vaccinations des personnes vivant régulièrement dans l'entourage de celui-ci . Seront notamment concernés le conjoint de la femme ainsi que les autres enfants de la fratrie. Un décret précisera les conditions dans lesquelles s'exercera cette compétence particulière, ainsi que les modalités selon lesquelles les informations relatives aux vaccinations ainsi pratiquées seront transmises au médecin traitant des personnes concernées.
Vos rapporteurs relèvent que le terme de « nouveau-né » s'entend de la période de la vie qui va de la naissance à 28 jours, tandis que le calendrier vaccinal ne prévoit pas de vaccination avant deux mois. Il ne paraît cependant pas nécessaire d'étendre la période de compétence des sages-femmes dans la mesure où, pour protéger le jeune enfant d'une éventuelle infection, la vaccination de l'entourage doit être effectuée dès que possible.
Il est à noter que le texte initial du projet de loi prévoyait que la compétence vaccinale des sages-femmes valait également pour les personnes qui assurent la garde du nouveau-né. Cette disposition a été supprimée en commission à l'Assemblée nationale par un amendement gouvernemental dont l'objet indique que, selon les données du réseau Renacoq, les personnes assurant la garde des enfants ne seraient que très marginalement à l'origine d'une infection.
Le troisième prévoit que la liste des vaccinations concernées seront fixées par un arrêté du ministre chargé de la santé.
Un paragraphe V , introduit par voie d'amendement lors de l'examen du texte en séance publique à l'Assemblée nationale, affirme le principe du droit à l'information sur les méthodes abortives et du libre choix parmi ces dernières .
Il indique, de manière symétrique, qu' il existe sur ce point un devoir d'information incombant à tout professionnel de santé , dans le cadre de ses compétences et dans le respect des règles professionnelles qui lui sont applicables.
II - La position de la commission
S'agissant des dispositions relatives à la compétence des sages-femmes pour les IVG médicamenteuses , votre commission estime indispensable que celles-ci soient réalisées sous la supervision d'un médecin.
Elle a donc adopté un amendement des rapporteurs
tendant à
supprimer les dispositions concernées
au sein de cet article, soit les paragraphes I, V ainsi que les
2°et 3° du paragraphe II (
amendement
COM-403
).
S'agissant de la compétence reconnue aux sages-femmes en matière de vaccination de l'entourage du nouveau-né , vos rapporteurs soulignent qu'elle s'inscrit dans le fil des recommandations formulées par le HCSP ou encore par la Conférence nationale de santé (CNS), qui mentionnent la diversification des effecteurs de la vaccination comme un moyen d'améliorer la couverture vaccinale de la population.
Vos rapporteurs notent cependant qu'une telle diversification ne pourra être efficace qu'à la condition qu'existent des modalités claires de suivi et de partage de l'information entre ces différents effecteurs . Ils se satisfont dès lors de voir précisé que le médecin traitant demeurera destinataire de l'ensemble des informations relatives aux vaccinations pratiquées sur l'entourage du nouveau-né.
Votre commission a par ailleurs adopté un amendement de notre collègue Jean-François Longeot prévoyant la possibilité générale pour les sages-femmes, en cas de grossesse ou de suites de couches pathologiques, de participer sur prescription du médecin au traitement et à la surveillance de ces situations pathologiques chez la femme et le nouveau-né - et non plus seulement de pratiquer les soins prescrits par un médecin. Elle a en effet considéré qu'il s'agissait de consacrer par le droit une situation existant largement en pratique ( amendement COM-29 ).
Votre commission a adopté cet article ainsi modifié.
Article 31 bis
(art. L.
6153-1, L. 6153-2 et L. 6153-3 [nouveaux] du code de la santé
publique)
Statut d'agent public pour les étudiants en
médecine,
en odontologie, en pharmacie et en maïeutique
Objet : Cet article, inséré par l'Assemblée nationale, prévoit une définition par voie réglementaire du régime des étudiants en médecine, en odontologie, en pharmacie et en maïeutique.
I - Le dispositif proposé
Selon les indications fournies par le Gouvernement, le présent article, introduit par un amendement gouvernemental adopté en séance publique à l'Assemblée nationale, vise à répondre à la situation particulière des étudiants en médecine, en odontologie, en pharmacie et en maïeutique. Ceux-ci interviennent en effet en tant qu'agents publics rémunérés au sein d'établissements publics sans qu'aucune base légale ne le prévoie ni ne l'encadre.
Il est initialement issu des négociations menées entre les représentants des sages-femmes et le ministère de la santé sur le rôle et la place des sages-femmes dans la fonction publique hospitalière, au cours desquelles la ministre chargé de la santé s'est engagée à créer un statut d'agent public pour les étudiants sages-femmes. La rédaction proposée étend ce mécanisme aux étudiants en médecine, en odontologie et en pharmacie.
Le dispositif tend à réécrire entièrement l'article L. 6153-1 du code de la santé publique, qui porte actuellement sur le seul régime de l'internat des centres hospitaliers et universitaires. Aux termes de l'objet de l'amendement gouvernemental, il s'agit de faire figurer à cet article la base légale nécessaire à l'adoption d'un statut d'agent public pour les étudiants précités .
Le mécanisme concernera deux catégories d'étudiants : d'une part, les étudiants en deuxième cycle des études de médecine, odontologie, maïeutique et pharmacie ; d'autre part, les étudiants en troisième cycle des études de médecine, odontologie et pharmacie.
Ce statut sera déterminé par voie réglementaire , par renvoi opéré par les nouveaux articles L. 6153-2 et L. 6153-3.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 32 [suppression
maintenue]
(art. L. 5125-1-1 A et L. 5125-1-1 B [nouveau] du code de la
santé publique)
Compétence des pharmaciens en matière
de vaccination
Objet : Cet article, supprimé par l'Assemblée nationale, visait à reconnaître aux pharmaciens d'officine la possibilité de pratiquer des vaccinations.
I - Le dispositif proposé
Dans sa rédaction initiale, le présent article tendait à reconnaître aux pharmaciens d'officine la possibilité de pratiquer des vaccinations, sous plusieurs conditions.
Il était prévu que la liste des vaccins concernés serait fixée par arrêté du ministre chargé de la santé après avis du Haut conseil de la santé publique (HCSP), tandis qu'un décret en Conseil d'Etat viendrait notamment préciser les titres ou formations requis, les conditions techniques des vaccinations réalisées, ainsi que les modalités encadrant le partage d'informations avec le médecin traitant.
Cette disposition a été supprimée lors de l'examen du texte en commission à l'Assemblée nationale, qui a vu l'adoption de quatre amendements de suppression identiques, dont l'un émanait du rapporteur de l'article.
L'objet de cet amendement soulignait notamment le manque de formation et de compétences spécifiques dont disposent à l'heure actuelle les pharmaciens en matière vaccinale, alors que la vaccination constitue un acte médical non anodin et qui ne saurait être banalisé.
Il relevait également le manque d'éléments permettant d'affirmer que cet élargissement de compétence aurait un quelconque effet sur la couverture vaccinale.
Il notait enfin que la priorité en matière de vaccination, avant que d'étendre cette compétence à des professionnels non médicaux, devait être de restaurer la confiance des Français, dont l'effondrement, notamment lié à la controverse sur la vaccination contre la grippe A (H1N1), apparaît très notable.
II - La position de la commission
Souscrivant aux arguments évoqués ci-dessus, v otre commission n'a pas souhaité revenir sur la suppression de ces dispositions.
Votre commission a maintenu la suppression de cet article.
Article 32 bis
(art. L. 3111-4
du code de la santé publique)
Objectif de protection des patients
pour la vaccination des professionnels de santé
Objet : Cet article, inséré par l'Assemblée nationale, précise que l'obligation de vaccination des professionnels de santé a pour objectif, outre leur protection individuelle, la protection des patients dont ils ont la charge.
I - Le dispositif proposé
Le présent article, qui résulte de l'adoption en séance publique d'un amendement présenté par notre collègue député Jean-Louis Touraine, modifie le premier alinéa de l'article L. 3111-4 du code de la santé publique. Celui-ci prévoit l'obligation, pour toute personne exerçant une activité professionnelle l'exposant à des risques de contamination au sein d'un établissement ou d'un organisme de prévention, de soins, ou hébergeant des personnes âgées, d'être immunisée contre l'hépatite B, la diphtérie, le tétanos, la poliomyélite et la grippe.
Cet article vise à préciser que cette obligation de vaccination vaut également pour les professionnels exerçant une activité exposant les personnes dont ils ont la charge. Un objectif de protection des patients vient donc s'ajouter à l'objectif de protection individuelle des professionnels, seul prévu par la rédaction actuelle de l'article .
II - La position de la commission
Vos rapporteurs relèvent que la modification opérée par le présent article n'emporte a priori que peu de conséquences. Il apparaît en effet qu'une éventuelle contamination peut autant intervenir du professionnel vers le patient que dans le sens inverse. Aucune sanction du non-respect de l'obligation vaccinale n'est en outre prévue par l'article L. 3111-4. Par ailleurs, la vaccination contre la diphtérie, le tétanos et la poliomyélite constitue une vaccination obligatoire, tandis que la vaccination contre l'hépatite B une vaccination recommandée pour les professionnels de santé.
Le cas de la vaccination contre la grippe est cependant particulier. La recommandation vaccinale ne valant que pour les personnes âgées de plus de 65 ans, la rédaction proposée par le présent article revient à créer une obligation vaccinale spécifique contre la grippe pour les professionnels de santé .
Votre commission a adopté cet article sans modification.
Article 32 ter
(art. 3 de
l'ordonnance n° 2005-649 du 6 juin 2005
relative aux marchés
passés par certaines personnes
publiques ou privées non
soumises au code des marchés publics )
Statut et principes de
fonctionnement
de l'Académie nationale de pharmacie
Objet : Cet article, inséré par l'Assemblée nationale, confère une existence légale à l'Académie nationale de pharmacie.
I - Le dispositif proposé
Société savante créée en 1803, l'Académie nationale de pharmacie n'a, à la différence de l'Académie nationale de médecine, pas de reconnaissance législative 76 ( * ) .
Les dispositions du présent article, introduit par l'Assemblée nationale en séance publique à l'initiative de M. Jean-Louis Touraine, transposent, pour l'Académie nationale de pharmacie, les dispositions de l'article 110 de la loi du 22 juillet 2013 77 ( * ) relatives à l'Académie nationale de médecine.
Il est notamment prévu que l'Académie a pour mission de répondre aux demandes du Gouvernement et de s'occuper de tous les objets d'étude et de recherche qui peuvent contribuer aux progrès de la discipline. L'Académie peut recevoir des dons et legs, ses membres sont élus par leurs pairs et ses statuts sont approuvés par un décret en Conseil d'Etat.
Par ailleurs, le paragraphe II du présent article ajoute l'Académie nationale de pharmacie à la liste des personnes morales soumises aux règles fixées par l'ordonnance du 6 juin 2005 relative aux marchés publics 78 ( * ) .
II - La position de la commission
La reconnaissance juridique de l'Académie nationale de pharmacie apparaît de nature à renforcer son rôle en matière de recherche. La rédaction proposée reprend largement celle de l'article 110 de la loi du 22 juillet 2013 relatif à l'Académie nationale de médecine dont elle est le pendant.
Votre commission a adopté cet article sans modification.
Article 32 quater
[nouveau]
(art. L. 4231-4 et L. 4234-10 du code de la santé
publique)
Composition du Conseil national de l'ordre des pharmaciens
Objet : Cet article, inséré par votre commission, rétablit les dispositions relatives à la présence de représentants de l'Etat au sein du Conseil national de l'ordre des pharmaciens tout en remédiant à une inconstitutionnalité constatée par le Conseil constitutionnel.
Cet article additionnel adopté par votre commission est issu d'un amendement de notre collègue Françoise Gatel ( amendement COM-265 ). Il vise à tirer les conséquences de la décision n° 2014-457 QPC du 20 mars 2015 du Conseil constitutionnel sur l'article L. 4231-4 du code de la santé publique. Celui-ci précise la composition du Conseil national de l'ordre des pharmaciens et prévoit notamment la présence d'un représentant du ministre chargé de la santé et d'un représentant du ministre chargé de l'outre-mer. Le Conseil constitutionnel a jugé que la présence de ces représentants de l'Etat lorsque le Conseil de l'ordre statue en matière disciplinaire méconnaissait le principe d'indépendance de la justice. Il a donc censuré les dispositions concernées tout en précisant que leur abrogation ne prendrait effet qu'au 1 er janvier 2016, afin de laisser au législateur le temps de remédier à l'inconstitutionnalité en permettant aux représentants de l'Etat de participer aux réunions du Conseil national de l'ordre des pharmaciens lorsque celui-ci ne siège pas en matière disciplinaire.
Le présent article rétablit les dispositions censurées relatives à la présence de représentants de l'Etat au sein du Conseil national de l'ordre des pharmaciens tout en précisant que ces représentants ne siègent pas lorsque le conseil est appelé à statuer en matière disciplinaire.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 33
(art. L. 3511-10
[nouveau], L. 4151-4 et L. 4311-1 du code de la santé
publique)
Prescription de substituts nicotiniques
Objet : Cet article inscrit dans le code de la santé publique la possibilité, pour les professions médicales et certaines professions paramédicales, de prescrire des substituts nicotiniques.
I - Le dispositif proposé
Les substituts nicotiniques sont disponibles en vente libre en pharmacie depuis 1999.
Depuis 2007, ils peuvent donner lieu, lorsqu'ils sont prescrits par un médecin, à une prise en charge par l'assurance maladie à hauteur d'un forfait annuel de 50 euros, porté à 150 euros en 2011, sur prescription d'un médecin ou d'une sage-femme, pour les femmes enceintes et en 2014 pour les jeunes de 20 à 25 ans.
Le nombre de bénéficiaires de remboursements a baissé sur la période récente, passant de 228 896 en 2012 à 158 888 en 2014 alors qu'il était de 500 000 en 2008. Cette évolution reflète aussi le recours à la cigarette électronique comme mode de sevrage pour de nombreux fumeurs.
L'enjeu de cet article, qui étend aux médecins du travail, aux chirurgiens-dentistes et aux infirmiers la faculté de prescrire des substituts nicotiniques, est donc celui du remboursement partiel aux assurés.
Le présent article étend également la possibilité de prescription par les sages-femmes à l'entourage de la femme enceinte ou du nouveau-né.
II - La position de la commission
Votre commission est favorable à cet élargissement de la prescription des substituts nicotiniques, qu'elle souhaiterait voir étendu aux masseurs-kinésithérapeutes qui peuvent être consultés de façon accessoire dans une démarche d'arrêt du tabac.
Sur proposition de ses rapporteurs, votre commission a donc élargit la possibilité de prescription de substituts nicotiniques aux masseurs-kinésithérapeutes ( amendement COM-311 ).
A l'initiative de notre collègue Colette Giudicelli, elle a également permis aux sages-femmes de prescrire des substituts nicotiniques à l'entourage d'un enfant jusqu'aux deux mois qui suivent sa naissance ( amendement COM-152 ).
Votre commission a adopté cet article ainsi modifié.
Article 33 bis
[supprimé]
Consultation d'accompagnement à l'arrêt du
tabac
pour les femmes enceintes
Objet : Cet article, inséré par l'Assemblée nationale, autorise l'expérimentation d'une consultation spécialisée pour les femmes enceintes fumeuses.
I - Le dispositif proposé
Introduit en séance publique par un amendement du rapporteur Jean-Louis Touraine, la ministre s'en remettant à la sagesse de l'Assemblée nationale, le présent article a pour objet d'autoriser, à titre expérimental et pour une durée de trois ans, la mise en place systématique d'une consultation et d'un suivi spécialisés destinés à toute femme enceinte consommant régulièrement des produits du tabac.
II - La position de la commission
Ainsi que l'a rappelé la ministre à l'Assemblée nationale, la France détient le record européen pour le nombre de femmes enceintes qui fument jusqu`au troisième trimestre de grossesse.
Votre commission considère que l'arrêt du tabac par les femmes enceintes appartient pleinement au suivi de la grossesse et doit être pris en charge par les professionnels qui en assurent le suivi. C'est bien ce qui justifie qu'une sage-femme puisse prescrire des substituts nicotiniques.
A l'initiative de ses rapporteurs, votre commission a adopté un amendement de suppression de cet article ( amendement COM-312 ).
Votre commission a supprimé cet article.
Article 34
(art. L. 6143-7, L.
6146-3 [nouveau], L. 6152-1-1 [nouveau]
et L. 6152-6 du code de la
santé publique et art. L. 1251-60 du code du travail)
Encadrement du
recrutement des praticiens temporaires
et création d'une position de
praticien remplaçant titulaire
Objet : Cet article vise à encadrer le recours à l'intérim médical à l'hôpital.
I - Le dispositif proposé
Le présent article vise à encadrer le recours à des professionnels de santé intérimaires par les établissements publics de santé.
Le 2° du I crée un article L. 6146-3 nouveau au sein du code de la santé publique aux termes duquel les établissements de santé sont autorisés à recruter des personnels médicaux, odontologistes et pharmaceutiques pour des missions de travail temporaire. La rédaction proposée renvoie aux conditions prévues par l'article 9-3 de la loi du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière, relatif au recours à des entreprises de travail temporaire. Ce nouvel article prévoit en outre que le montant journalier maximal susceptible d'être engagé par praticien et par établissement ne peut dépasser un plafond fixé par voie règlementaire. Cette limite doit concerner non-seulement les dépenses de rémunération mais également les dépenses liées au recours à une entreprise de travail temporaire et aux différents frais induits (remboursement de frais professionnels notamment).
Aux termes de l'article L. 6152-1-1 nouveau créé par le 3° du I présent article, des praticiens peuvent, sur la base du volontariat, être placés en position de remplaçant auprès du Centre national de gestion (CNG) pour une durée déterminée par voie réglementaire. Pour les professionnels concernés, c'est le CNG qui exerce les prérogatives habituellement reconnues au directeur d'établissement. Les praticiens placés en position de remplaçant sont donc rémunérés par le CNG mais il est prévu que les dépenses correspondantes lui sont ensuite remboursées par l'établissement de santé. La gestion administrative des praticiens concernés par le CNG plutôt que par l'établissement nécessite une modification de l'article L. 6143-7 opérée par le 1° du I du présent article.
Le 4° du I ajoute une mention de l'article L. 6152-1-1 créé par le présent article à l'article L. 6152-6 qui prévoit un décret d'application.
Enfin, le II modifie par cohérence l'article L. 1251-60 du code du travail afin de préciser que le recours à des salariés intérimaires par les établissements de santé est soumis aux conditions prévues par le chapitre II du titre V du livre I er du code de la santé publique.
II - La position de la commission
Le recours au travail intérimaire ou à d'autres formes de travail temporaire - y compris des contrats négociés de gré à gré - à l'hôpital, qui s'explique par les difficultés importantes rencontrées dans le recrutement de certains spécialistes, pose un certain nombre de problèmes ainsi que l'a souligné Olivier Véran dans son rapport sur le sujet rendu public en décembre 2013 79 ( * ) .
Ce rapport estime à 500 millions d'euros par an le surcoût total pour les établissements publics de santé du développement de l'intérim médical, en raison notamment des rémunérations proposées aux spécialistes concernés, dans une logique de concurrence entre les établissements.
En outre, ce mode de gestion des ressources humaines n'est pas optimal du point de vue de la qualité du service fourni aux usagers. En effet, on ne peut pas s'attendre à ce que l'investissement personnel des professionnels intérimaires qui ne sont pas soumis aux obligations de formation ou d'évaluation soit le même que celui d'un professionnel recruté pour une durée indéterminée.
Le présent article vise à encadrer le recours au travail temporaire des professionnels de santé afin de lutter contre ses effets néfastes pour les finances publiques et pour la qualité du service public hospitalier. De même, la création d'une position de praticien hospitalier remplaçant doit permettre aux directeurs d'établissements de disposer d'une alternative au recours à des agences d'intérim ou à un recrutement direct. Cette solution alternative est de nature à favoriser la lutte contre la concurrence que se livrent les établissements hospitaliers et qui est source d'inflation des rémunérations proposées, voire de pratiques illégales 80 ( * ) .
La solution proposée ne permettra néanmoins pas de répondre à l'ensemble des difficultés qui se posent actuellement dans la répartition sur le territoire des professionnels de santé et notamment de ceux exerçant des spécialités pour lesquelles il existe des tensions. Le succès de l'alternative constituée par la position de remplaçant gérée par le CNG dépendra de l'attractivité de cette position pour les spécialistes concernés.
Votre commission a adopté un amendement rédactionnel des rapporteurs ( amendement COM-406 ).
Votre commission a adopté cet article ainsi modifié.
Article 34 bis A
(art. L.
6154-2 à L. 6154-5, L. 6154-5-1 [nouveau],
L. 6154-6 et L. 6154-7 du
code de la santé publique)
Encadrement de l'activité
libérale des praticiens hospitaliers
en établissement public
de santé
Objet : Cet article, inséré par l'Assemblée nationale, vise à mieux encadrer l'activité libérale au sein des établissements publics de santé.
I - Le dispositif proposé
Cet article, introduit par l'Assemblée nationale en séance publique, est issu d'un amendement déposé par notre collègue député Gérard Sebaoun et plusieurs membres du groupe socialiste, républicain et citoyen. Il modifie les règles encadrant l'exercice libéral de la médecine à l'hôpital en modifiant les articles L. 6154-2 à L. 6154-7 du code de la santé publique.
L'article L. 6154-2 précise les conditions dans lesquelles des praticiens statutaires à temps plein peuvent être autorisés à exercer, au sein d'un établissement de santé, une activité libérale. Il est précisé que l'activité exercée à titre libéral doit être de même nature que celle exercée à titre principal, que la durée de l'activité libérale ne doit pas excéder 20 % de la durée hebdomadaire de service et que le nombre de consultations et d'actes effectués au titre de l'activité libérale doit demeurer inférieur au nombre de consultations et d'actes effectués au titre de l'activité publique. Par ailleurs, l'article L. 6154-2 précise qu'aucun lit ni aucune installation médico-technique ne peut être réservé à l'exercice au sein de l'établissement de l'activité libérale.
Le présent article ajoute un I à l'article L. 6154-2 du code de la santé publique afin de prévoir que seuls les praticiens adhérant à la convention prévue par l'article L. 162-5 du code de la sécurité sociale peuvent exercer une activité libérale au sein d'un établissement public de santé. Il est précisé que la suspension du conventionnement entraîne la suspension de l'autorisation d'exercer en libéral au sein de l'établissement.
La première phrase de l'article L. 6154-2 dans sa rédaction actuelle est complétée afin de préciser que l'activité libérale est organisée de manière à garantir l'information des patients et la neutralité de leur orientation entre activité libérale et activité publique.
Enfin, l'article L. 6154-2 est complété afin de prévoir une interdiction pour les praticiens hospitaliers autorisés à exercer une activité libérale de s'installer, dans un délai pouvant aller de six à vingt-quatre mois, dans un rayon pouvant aller de trois à dix kilomètres de l'établissement qu'ils ont quitté. Cette interdiction est prévue et précisée dans le contrat conclu entre le praticien et l'établissement de santé et le non-respect de cette clause entraîne le versement d'une indemnité compensatrice. Les modalités d'application de ces dispositions doivent être précisées par un décret en Conseil d'Etat.
Ces dispositions sont dérogatoires aux dispositions de l'article L. 6152-5-1 qui prévoient une interdiction générale pour les praticiens hospitaliers de faire directement concurrence à l'établissement hospitalier dont ils ont démissionné. Il est également précisé que ces dispositions ne sont pas applicables aux praticiens exerçant à l'Assistance publique-hôpitaux de Paris (AP-HP), aux hospices civils de Lyon ou à l'Assistance publique-hôpitaux de Marseille (AP-HM) en raison des spécificités de l'offre de soins dans ces agglomérations.
Le présent article modifie également l'article L. 6154-3 du code de la santé publique relatif aux honoraires perçus par le praticien et à la redevance qu'il doit verser à l'établissement hospitalier. Cet article prévoit, en outre, que les organismes d'assurance maladie communiquent au directeur et au président de la commission de l'activité libérale de l'établissement les informations relatives aux recettes, au nombre de consultations et au volume des actes effectués à titre libéral par le praticien.
Le présent article substitue la mention du nombre et de la nature des actes effectués à celle du volume et ajoute les dépassements d'honoraires éventuels au champ des informations transmises.
L'article L. 6154-4 du code de la santé publique est relatif au contrat conclu entre le praticien souhaitant exercer une activité libérale et l'établissement de santé sur la base d'un contrat-type établi par voie réglementaire. Il est prévu que ce contrat est approuvé par le directeur général de l'agence régionale de santé (ARS) après avis du directeur, du chef de pôle et du président de la commission médicale d'établissement (CME) et qu'il est conclu pour une durée de cinq ans renouvelable. L'approbation du contrat vaut autorisation d'exercice de l'activité libérale. La rédaction issue du présent article ne précise plus que le contrat est renouvelable.
L'article L. 6154-5 du code de la santé publique prévoit la création, dans chaque établissement ou s'exerce une activité libérale, d'une commission de l'activité libérale. Alors que la rédaction actuelle prévoit que cette commission est chargée de veiller au bon déroulement de cette activité, le présent article précise qu'elle est chargée de veiller à la bonne application des dispositions légales et règlementaires ainsi qu'au respect des clauses des contrats d'activité libérale. Par ailleurs, le présent article supprime la mention d'une commission nationale de l'activité libérale placée auprès du ministre chargé de la santé. Enfin, alors que la rédaction actuelle prévoit que la commission peut demander toutes informations utiles sur l'activité libérale d'un praticien, détenues par les organismes de sécurité sociale, la rédaction proposée prévoit que la commission a accès à toute information utile sur son activité, tant libérale que publique.
Un nouvel article L. 6154-5-1 est ajouté par le présent article afin de prévoir la création d'une commission régionale de l'activité libérale, placée auprès du président de l'ARS et chargée d'établir périodiquement un bilan régional de cette activité. Cette commission peut être saisie pour avis sur les demandes d'autorisation d'exercice libéral et est consultée sur les mesures de suspension ou de retrait de cette autorisation ou sur la mise en oeuvre de l'indemnité prévue par l'article L. 6154-2 en cas de non-respect de la clause de non-concurrence. La commission régionale a par ailleurs un pouvoir de proposition dans son domaine de compétences et bénéfice de l'accès à toute information utile reconnu à la commission d'établissement. Sa composition et ses modalités de fonctionnement doivent être fixées par voie règlementaire.
L'article L. 6154-6 du code de la santé publique prévoit la possibilité d'une suspension ou d'un retrait de l'autorisation d'exercice libéral par le président de l'ARS en cas de manquement du praticien à ses obligations légales, réglementaires ou conventionnelles. Cette décision est prise après avis de la commission de l'activité libérale de l'établissement et peut faire l'objet d'un recours hiérarchique auprès du ministre chargé de la santé, qui statue après avis de la commission nationale. Le présent article propose une nouvelle rédaction de cet article aux termes de laquelle le directeur de l'établissement ou le président de la commission locale informent le directeur de l'ARS de tout manquement dont ils ont connaissance. Ce dernier peut décider, après avis de la commission régionale, du retrait ou de la suspension de l'autorisation. La possibilité d'un recours hiérarchique n'est plus mentionnée.
Enfin, le présent article modifie les références citées à l'article L. 6154-7 qui prévoit que les modalités d'application des articles L. 6154-2, L. 6154-4 et L. 6154-5 sont fixées par décret en Conseil d'Etat. Cette précision est ainsi élargie à l'ensemble des articles modifiés par le présent article.
II - La position de la commission
La possibilité, pour les praticiens hospitaliers à temps plein, d'exercer une activité libérale, prévue à l'article L. 6154-1 du code de la santé publique, est issue de l'ordonnance du 30 décembre 1958 relative à la création des CHU (ordonnance « Debré ») 81 ( * ) . L'objectif est de renforcer l'attractivité de l'hôpital public en offrant un complément de revenus ou de retraite aux praticiens hospitaliers.
Sans revenir sur ce principe, le présent article vise à lutter contre les dépassements d'honoraires constatés dans l'activité libérale des praticiens hospitaliers, en reprenant notamment une partie des conclusions du groupe de travail piloté par Mme Dominique Laurent, dont le rapport a été remis à la ministre des affaires sociales et de la santé le 31 mars 2013 82 ( * ) .
Il prévoit notamment que l'exercice libéral en établissement public de santé est soumis au conventionnement du praticien, en secteur 1 ou en secteur 2. Selon le rapport précité de Dominique Laurent, 42 % des praticiens hospitaliers exerçant une activité libérale au sein d'un établissement public de santé sont conventionnés en secteur 2 et 58 % en secteur 1. La part de praticiens non conventionnés apparaît donc négligeable et l'obligation de conventionnement prévue par le présent article permet seulement d'inscrire dans le droit un état de fait. Toutefois, le présent article précise également que le déconventionnement d'un praticien pour pratique tarifaire excessive entraîne automatiquement la suspension de son autorisation. Cette disposition apparaît de nature à lutter contre les dépassements excessifs. Le rapport Laurent souligne en effet que les dépassements d'honoraires pratiqués par les professionnels en secteur 2 sont en moyenne plus élevés dans le secteur hospitalier public que dans le secteur privé.
La durée de l'autorisation reste de cinq ans, mais il n'est plus précisé que cette autorisation est renouvelable. Le praticien hospitalier souhaitant voir son autorisation renouvelée devra donc faire une nouvelle demande.
La loi « Hôpital, patients, santé, territoires » (HPST) du 21 juillet 2009 83 ( * ) a créé l'article L. 6152-5-1 du code de la santé publique qui permet d'interdire à un praticien hospitalier démissionnaire d'entrer en concurrence, dans un délai de deux ans, avec un établissement public de santé au sein duquel il a exercé à titre permanent durant plus de cinq ans. Le présent article prévoit des dispositions dérogatoires à cet article, applicables aux praticiens autorisés à exercer une activité libérale.
Le contrat conclu avec l'établissement public de santé et approuvé par le directeur général de l'ARS devra obligatoirement préciser le contenu de cette clause de non-concurrence. Par ailleurs, le versement à l'établissement d'une indemnité en cas de manquement à cette clause est prévu. Les mesures règlementaires d'application de l'article L. 6152-5-1 n'ayant jamais été publiées, l'introduction d'une disposition applicable au cas spécifique des praticiens exerçant une activité à titre libéral est bienvenue.
Enfin, le rôle de la commission de l'activité libérale au sein de l'établissement est précisé et la commission nationale est supprimée au profit de commissions régionales. Cette subsidiarité accrue doit permettre de renforcer le rôle de ces commissions dans le suivi et le contrôle de l'activité libérale au sein des établissements publics de santé. Le rapport de Dominique Laurent propose de remplacer la commission nationale par un référent auprès du ministre chargé de la santé.
Votre commission a adopté cet article sans modification.
Article 34 bis
(art. L.
5125-17 et L. 5125-17-1 [nouveau] du code de la santé publique)
Assouplissement des règles de détention du capital
social
des sociétés exploitant une pharmacie d'officine
Objet : Cet article, inséré par l'Assemblée nationale, vise à assouplir les règles de détention du capital social des sociétés exploitant une pharmacie d'officine.
I - Le dispositif proposé
L'article L. 5125-17 du code de la santé publique prévoit que tout pharmacien doit être propriétaire de l'officine dont il est titulaire. Toutefois, il est possible à plusieurs pharmaciens de créer entre eux une société en nom collectif ou une société à responsabilité limitée en vue de l'exploitation d'une officine. Dans ces cas, tout pharmacien associé dans une société exploitant une officine dans laquelle il exerce son activité doit détenir au moins 5 % du capital social et des droits de vote qui y sont rattachés.
Le présent article, introduit par un amendement du Gouvernement, supprime ce seuil de 5 % et prévoit simplement que le pharmacien associé doit détenir directement une fraction du capital social de l'officine dans laquelle il exerce.
Par ailleurs, le présent article crée un nouvel article L. 5125-17-1 au sein du code de la santé publique relatif au statut du pharmacien adjoint. Il est prévu que le pharmacien adjoint exerçant à titre exclusif au sein d'une officine exploitée par une société d'exercice libéral peut détenir, directement ou par l'intermédiaire d'une société de participation financière, jusqu'à 10 % du capital de cette société. La détention de parts dans le capital de l'entreprise ne remet pas en cause le contrat de travail ni le lien de subordination juridique du pharmacien adjoint à l'égard du ou des titulaires de l'officine. Les modalités d'application de cet article devront être précisées par un décret en Conseil d'Etat.
II - La position de la commission
Le présent article vise à assouplir les règles relatives à la détention du capital social des sociétés exploitant des officines de pharmacie. L'obligation pour les pharmaciens titulaires de détenir au moins 5 % du capital de la société constitue en effet aujourd'hui un obstacle au développement des pharmacies dans un contexte démographique tendu.
Par ailleurs, vos rapporteurs sont favorables à ce que les pharmaciens adjoints puissent entrer au capital des sociétés d'exercice libéral, dans une limite de 10 %.
Votre commission a adopté cet article sans modification.
Article 34 ter A [nouveau]
(art. L. 5125-21 du code de la
santé publique)
Remplacement d'un titulaire d'officine
Objet : Cet article, inséré par votre commission, porte à deux ans le délai maximal pendant lequel le titulaire d'une pharmacie d'officine peut se faire remplacer.
En l'état actuel du droit, une officine de pharmacie ne peut rester ouverte en l'absence de son titulaire que si celui-ci s'est fait régulièrement remplacer. La durée légale d'un remplacement ne peut, en aucun cas, dépasser un an (article L. 5125-21 du code de la santé publique).
Cet article additionnel, inséré par votre commission à la suite de l'adoption d'un amendement de notre collègue Corinne Imbert ( amendement COM-280 ), apporte une dérogation à cette règle en autorisant le directeur général de l'agence régionale de santé (ARS) à renouveler une fois cette durée d'un an, pour des raisons de santé. La durée maximale pendant laquelle le titulaire d'une pharmacie d'officine peut alors être remplacé est ainsi portée à deux ans.
Votre commission a adopté cet article additionnel ainsi rédigé.
Article 34 ter
(art. 135 de la
loi n° 2004-806 du 9 août 2004
relative à la
politique de santé publique)
Prolongation d'activité des
praticiens hospitaliers
au-delà de la limite d'âge
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les praticiens hospitaliers nés avant le 1 er janvier 1955 peuvent prolonger leur durée d'activité jusqu'à l'âge de 70 ans.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par le Gouvernement et adopté par la commission des affaires sociales de l'Assemblée nationale avec un avis favorable de son rapporteur.
Issu d'une demande des praticiens hospitaliers eux-mêmes, il a pour objet de permettre aux établissements publics de santé de faire face aux difficultés de recrutement de ces personnels en conservant plus longtemps en leur sein ceux qui désirent continuer à travailler au-delà de l'âge légal de la retraite qui leur est applicable.
En attendant les effets de l'élargissement du numerus clausus , c'est en effet à un véritable choc démographique que devront faire face les hôpitaux dans les dix années à venir, puisqu'un tiers des praticiens hospitaliers atteindront l'âge de la retraite. Or, il est indispensable de disposer de praticiens hospitaliers en nombre suffisant pour garantir la qualité des soins.
Les articles R. 6152-95 et R. 6152-269 du code de la santé publique prévoient que la limite d'âge des praticiens hospitaliers à temps plein et à temps partiel est fixée à 65 ans. En application de la loi n° 2010-1330 du 9 novembre 2010 portant réforme des retraites, cette limite d'âge augmente progressivement de 65 à 67 ans pour les praticiens hospitaliers nés à partir du 1 er juillet 1951.
Depuis le 1 er janvier 2004, l'article 135 de la loi n°2004-806 du 9 août 2004 relative à la politique de santé publique dispose que les praticiens hospitaliers, visés à l'article L. 6152-1 du code de la santé publique, peuvent être autorisés à prolonger leur activité dans un établissement de santé après la limite d'âge qui leur est applicable, dans la limite de trente-six mois maximum, sous réserve d'aptitude médicale.
Le présent article prévoit que cette durée maximale est désormais portée à soixante mois pour les praticiens nés avant le 1 er juillet 1951 : ceux-ci pourront donc poursuivre leur activité jusqu'à l'âge de 70 ans.
Afin de tenir compte du relèvement progressif de la limite d'âge opéré par la loi n° 2010-1330 du 9 novembre 2010 portant réforme des retraites, cet article prévoit que cette durée de soixante mois est réduite :
- à raison de quatre mois pour les praticiens nés entre le 1 er juillet 1951 et le 31 décembre 1951 ;
- à raison de cinq mois par génération pour les praticiens nés entre le 1 er janvier 1952 et le 1 er janvier 1955.
L'ensemble des praticiens hospitaliers nés avant le 1 er janvier 1955 pourront désormais prolonger leur activité jusqu'à 70 ans.
II - La position de la commission
Cet article, qui vise à permettre aux praticiens qui le souhaitent de travailler plus longtemps, permettra à nos établissements de santé de mieux surmonter le choc démographique qui les attend dans les années à venir.
Votre commission a adopté cet article sans modification.
Article 34 quater
(art. 138 de
la loi n° 2004-806 du 9 août 2004
relative à la
politique de santé publique)
Report de l'âge maximal
d'activité des médecins et des infirmiers
au titre du cumul
emploi-retraite
Objet : Cet article, inséré par l'Assemblée nationale, autorise le cumul emploi-retraite des médecins et des infirmiers désireux de reprendre une activité dans des établissements de santé ou dans des établissements ou services sociaux et médico-sociaux jusqu'à l'âge de 72 ans.
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par le Gouvernement et adopté par la commission des affaires sociales de l'Assemblée nationale avec un avis favorable de son rapporteur.
L'article L. 161-22 du code de la sécurité sociale détermine les règles relatives au cumul emploi-retraite qui permet, sous conditions, à une personne ayant liquidé sa pension de retraite de reprendre une activité rémunérée. Il prévoit en particulier qu'une pension de vieillesse peut être entièrement cumulée avec une activité professionnelle dans le cas des vacations accomplies dans des établissements de santé ou dans des établissements ou services sociaux et médico-sociaux et à leur demande par des médecins ou infirmiers en retraite, dans la limite d'une durée et d'un plafond définis par décret en Conseil d'Etat.
L'article 6-1 de la loi n°84-834 du 13 septembre 1984 relative à la limite d'âge dans la fonction publique et dans le secteur public prévoit actuellement que ces médecins et infirmiers en retraite ne peuvent exercer une activité au-delà de l'âge de 67 ans.
Pour faire face, là aussi, au choc démographique que connaîtra notre pays dans les années à venir en raison d'une pénurie de médecins et d'infirmiers, le présent article modifie l'article 138 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique pour prévoir que cet âge maximal de 67 ans sera porté, à titre transitoire, à 72 ans jusqu'au 31 décembre 2022.
II - La position de la commission
Favoriser le cumul emploi-retraite des médecins et infirmiers pourra contribuer à surmonter la pénurie de ces personnels qui s'annonce dans les prochaines années.
Votre commission a adopté cet article sans modification.
CHAPITRE III
INNOVER POUR LA QUALITÉ DES
PRATIQUES,
LE BON USAGE DU MÉDICAMENT ET LA SÉCURITÉ
DES SOINS
Article 35
(art. L. 161-37 du
code de la sécurité sociale)
Information des professionnels
sur l'état des connaissances scientifiques
Objet : Cet article confie à la Haute Autorité de santé (HAS) des missions supplémentaires relatives à l'élaboration de fiches de bon usage des médicaments, de guides des stratégies diagnostiques et thérapeutiques les plus efficientes ainsi que de listes de médicaments à utiliser préférentiellement.
I - Le dispositif proposé
L'article L. 161-37 du code de la sécurité sociale est relatif aux missions de la Haute Autorité de santé (HAS).
Aux termes du 1° de cet article, la HAS a notamment pour missions de « procéder à l'évaluation périodique du service attendu des produits, actes ou prestations de santé et du service qu'ils rendent, et contribuer par ses avis à l'élaboration des décisions relatives à l'inscription, au remboursement et à la prise en charge par l'assurance maladie des produits, actes ou prestations de santé (...) ». Le 2° prévoit que la HAS est chargée d' « élaborer les guides de bon usage des soins ou les recommandations de bonne pratique, procéder à leur diffusion et contribuer à l'information des professionnels de santé et du public dans ces domaines, sans préjudice des mesures prises par l'agence nationale de sécurité du médicament et des produits de santé dans le cadre de ses missions de sécurité sanitaire ».
Le présent article complète ces missions. Il ajoute un 1° bis visant à confier à la HAS la mission d'élaborer ou de mettre à jour des fiches sur le bon usage de certains médicaments . L'élaboration de ces fiches doit notamment permettre de définir la place des médicaments concernés dans la stratégie thérapeutique.
Par ailleurs, le présent article complète le 2° de l'article L. 161-37 du code de la sécurité sociale relatif à la diffusion des bonnes pratiques de soins, afin de prévoir l'élaboration d'un guide des stratégies diagnostiques et thérapeutiques les plus efficientes et des listes de médicaments à utiliser préférentiellement . Il est précisé que ce guide est soit élaboré par la HAS soit validé par elle.
Sur proposition du Gouvernement, l'Assemblée nationale a adopté un amendement visant à assurer la cohérence de ces nouvelles missions confiées à la HAS avec celles de l'Institut national du cancer (INCa). L'article L. 1415-2 du code de la santé publique précise en effet que l'INCa, qui est chargé de « coordonner les actions de lutte contre le cancer », définit des « référentiels de bonnes pratiques et de prise en charge en cancérologie » (2°).
Il est ainsi précisé que les fiches élaborées en application du 1° bis ne concernent pas les médicaments anticancéreux, et que, s'agissant de ces médicaments, les listes prévues au 2° sont élaborées ou validées par la HAS après avis de l'INCa.
II - La position de la commission
Les dépenses de médicaments représentent en France environ 34 milliards d'euros par an dont les deux tiers sont pris en charge par l'assurance maladie.
Dans le rapport sur la surveillance et la promotion du bon usage du médicament en France, remis à la ministre de la santé en septembre 2013, les professeurs Dominique Costagliola et Bernard Bégaud constatent que la France se distingue de ses voisins par l'importance des prescriptions « hors-autorisation de mise sur le marché » et plus généralement par un usage du médicament en décalage avec les recommandations basées sur les données de la science.
Cette situation est regrettable, à la fois en raison des risques sanitaires qu'elle engendre, mais aussi en raison des coûts inutiles qu'elle fait supporter aux caisses d'assurance maladie. Ainsi que le proposent le rapport Bégaud-Costagliola et le rapport rendu par l'Inspection générale des affaires sociales (Igas) en décembre 2014 84 ( * ) , il est nécessaire de développer l'information des professionnels de santé en s'appuyant sur une analyse médico-économique plus solide.
Les fiches de bon usage, les guides et les listes prévus par le présent article ont vocation à éclairer les professionnels sans remettre en cause le jugement personnel et la liberté individuelle de prescription. Vos rapporteurs sont donc tout à fait favorables à cette nouvelle mission confiée à la HAS.
Lors des auditions menées par les rapporteurs, la HAS a indiqué qu'elle était prête à assumer la charge nouvelle de travail entraînée par ces missions supplémentaires à moyens humains et financiers constants, bien qu'une révision de son programme de travail soit nécessaire.
Compte tenu de l'expertise de l'INCa en matière de prise en charge et de traitement du cancer, vos rapporteurs ont estimé qu'il était justifié qu'il revienne à cet institut d'élaborer les fiches de bon usage et les listes préférentielles pour les médicaments anticancéreux.
Votre commission a adopté cet article sans modification.
Article 35 bis A
[supprimé]
(art. L. 1142-30 [nouveau] du code de la santé
publique)
Prescription d'activités physiques adaptées
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la possibilité de prescrire des activités physiques adaptées aux patients et les lieux où elles sont dispensées.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue députée Valérie Fourneyron, adopté par l'Assemblée nationale en séance publique, tend à insérer au sein de la section du code de la santé publique relative à l'observatoire des risques médicaux un nouvel article L. 1142-30 tendant à prévoir la possibilité pour le médecin traitant de prescrire une activité physique adaptée à ses patients atteints d'une affection de longue durée (ALD).
Il est prévu qu'une formation à la prescription d'une activité physique adaptée est dispensée dans le cadre des études médicales et paramédicales.
Ces activités physiques sont dispensées par des organismes soumis au code du sport et labélisés par l'agence régionale de santé (ARS) dans des conditions prévues par décret.
II - La position de la commission
Les médecins généralistes ou d'autres spécialités prescrivent déjà à leurs patients certaines activités physiques que les patients sont d'ailleurs invités à réaliser eux-mêmes, en dehors de tout organisme.
Pour certaines activités physiques ou certains patients, le recours à une structure spécifique peut être préférable et une labélisation est donc nécessaire. Néanmoins, comme l'a souligné le Gouvernement pour justifier son avis défavorable à cet amendement lors de la discussion à l'Assemblée nationale, la procédure d'agrément des centres d'activités physiques est déjà encadrée dans le code du sport et proposer une labellisation par les ARS la complexifierait.
Il convient par ailleurs de souligner que cette prescription d'activité physique n'entraîne pas de prise en charge par l'assurance maladie des coûts exposés par le patient lorsqu'elle est pratiquée au sein d'une structure.
Votre commission s'interroge donc sur l'apport réel de cet article par rapport à la situation existante et sur les éléments de complexité qu'il est susceptible d'introduire.
Elle a donc adopté un amendement de suppression de cet article présenté par ses rapporteurs ( amendement COM-407 ).
Votre commission a supprimé cet article.
Article 35 bis B
(art. L.
5125-39 du code de la santé publique)
Encadrement de la dispensation
de médicaments par voie électronique
Objet : Cet article, inséré par l'Assemblée nationale, fournit une base légale suffisante à la définition du cadre réglementaire applicable aux pharmacies en ligne.
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement adopté en séance publique à l'Assemblée nationale. Dans une décision du 16 mars 2015, le Conseil d'Etat a annulé l'arrêté du 20 juin 2013 relatif aux bonnes pratiques de dispensation des médicaments par voie électronique pour défaut de compétence de la ministre 85 ( * ) .
Cet article, issu d'un amendement du Gouvernement, adopté par l'Assemblée nationale en séance publique, propose donc d'élargir le champ des dispositions fixées par voie d'arrêté pour la réglementation de l'activité de pharmacie en ligne.
II - La position de la commission
Votre commission est favorable à cet article qui est nécessaire pour préserver l'encadrement du commerce électronique des médicaments.
Votre commission a adopté cet article sans modification.
Article 35 bis
[supprimé]
(art. L. 5132-10 [nouveau] du code de la santé
publique)
Lutte contre la résistance aux antibiotiques
Objet : Cet article, inséré par l'Assemblée nationale, tend à permettre au Gouvernement de prendre des mesures adaptées à la lutte contre la résistance aux antibiotiques.
I - Le dispositif proposé
Cet article, issu d'un amendement du Gouvernement, adopté par l'Assemblée nationale en commission, propose d'introduire dans le chapitre du code de la santé publique relatif aux substances et préparations vénéneuses un article nouveau permettant au Gouvernement de prendre par voie réglementaire des mesures adaptées à la lutte contre la résistance aux antibiotiques contenant l'une des substances mentionnées au sein du chapitre.
II - La position de la commission
La lutte contre l'antibiorésistance est nécessaire. Cependant la justification du Gouvernement à l'appui de l'amendement à l'Assemblée nationale paraît difficile à suivre. Le Gouvernement indique que « le but de l'amendement est de faciliter la mise en oeuvre de mesures pour favoriser le bon usage des médicaments antibiotiques et faciliter toutes les mesures permettant la lutte contre la résistance aux antibiotiques et le développement de bactéries résistantes dans l'environnement, notamment par l'innovation ».
Or certaines mesures existent déjà et il ne semble pas qu'une base législative soit nécessaire. Sous réserve des précisions que le Gouvernement pourrait apporter en séance, votre commission a donc décidé, sur proposition de ses rapporteurs, de supprimer cet article qui semble ne rien apporter au droit existant ( amendement COM-408 ).
Votre commission a supprimé cet article.
Article 35 ter
(art. L.
5211-4-1 [nouveau], L. 5211-6, L. 5212-2-1
et L. 5212-2-2 [nouveaux], L.
5461-4-2 [nouveau], L. 5461-6-1
et L. 5461-6-2 [nouveaux], L. 5461-9 et L.
5471-1 du code de la santé publique)
Obligations d'information des
fabricants de dispositifs médicaux
Objet : Cet article, inséré par l'Assemblée nationale, renforce les normes de sécurité applicables aux dispositifs médicaux.
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement adopté en commission à l'Assemblée nationale. Il se compose de sept points :
Le 1° propose d'insérer un nouvel article L. 5211-4-1 dans le code de la santé publique à la suite de l'article L. 5211-4 relatif à la traçabilité des dispositifs médicaux.
Le texte proposé prévoit que les fabricants ou mandataires de dispositifs médicaux figurant sur une liste arrêtée par le ministre chargé de la santé doivent accompagner la mise en service de leur produit sur le territoire national de la transmission d'un résumé de ses caractéristiques à l'agence nationale de sécurité du médicament et des produits de santé (ANSM). Le contenu de ce résumé et ses modalités de transmission doivent être définies par un décret en Conseil d'Etat.
Le 2° complète l'article L. 5211-6 relatif aux dispositions prises par décret en Conseil d'Etat pour prévoir que sont définies par ce moyen les conditions d'interdiction ou de réglementation de vente, de revente ou d'utilisation de certains dispositifs ou de catégories de dispositifs.
Le 3° propose d'insérer deux nouveaux articles après l'article L. 5212-2 relatif au signalement des incidents ou risques d'incidents pour :
- prévoir l'obligation pour les établissements de santé et les installations de chirurgie esthétique de renseigner les registres créés pour le suivi des dispositifs médicaux ;
- la possibilité pour l'ANSM et l'Institut de veille sanitaire (InVS) d'accéder aux informations anonymes contenues dans ces registres pour des raisons de santé publique.
Le 4° prévoit une sanction pouvant aller jusqu'à un an d'emprisonnement et 75 000 euros d'amende à l'encontre des installations de chirurgie esthétique qui ne rempliraient pas les registres.
Le 5° prévoit les sanctions pour les fabricants et mandataires qui ne respecteraient par les obligations prévues à l'article L. 5211-4-1.
Le 6° prévoit de compléter l'article L. 5461-9 pour prévoir que l'absence de transmission du résumé des caractéristiques d'un dispositif médical à l'ANSM constitue un manquement soumis à sanction financière.
Le 7° procède à une coordination.
II - La position de la commission
Votre commission estime nécessaire de renforcer les dispositions relatives à la sécurité des dispositifs médicaux et de mettre en place des registres, conformément aux préconisations de la mission commune d'information du Sénat sur les dispositifs médicaux implantables et les interventions à visée esthétique qui a rendu son rapport en juillet 2012 86 ( * ) .
Votre commission a adopté cet article sans modification.
Article 35 quater
(art. L.
161-38 du code de la sécurité sociale)
Logiciels d'aide
à la prescription médicale
et d'aide à la dispensation
officinale
Objet : Cet article, inséré par l'Assemblée nationale, complète les missions de la Haute Autorité de santé (HAS) en matière de certification des logiciels d'aide à la prescription et d'aide à la dispensation officinale.
I - Le dispositif proposé
Cet article issu d'un amendement du Gouvernement adopté en séance publique à l'Assemblée nationale, se compose de quatre points. Ils tendent à compléter l'article L. 161-38 du code de la sécurité sociale relatif aux compétences de la Haute Autorité de santé (HAS) en matière de certification de logiciels.
Le 1° propose d'insérer un I bis pour prévoir que la HAS certifie l'agrément des bases de données sur le médicament destinées aux logiciels d'aide à la prescription (LAP) et aux logiciels d'aide à la dispensation (LAD).
Le 2° propose de prévoir que la HAS s'assure que les LAP permettent de connaître l'inscription d'un produit sur la liste des biosimilaires.
Le 3° propose d'inscrire sur la liste des logiciels dont la HAS établit la procédure de certification ceux destinés à la dispensation par les pharmacies à usage intérieur.
Le 3° procède à une coordination.
Le 4° prévoit que la certification pour les logiciels des pharmacies à usage intérieur est prévue dans des conditions fixées par décret en Conseil d'Etat et au plus tard le 1 er janvier 2018.
II - La position de la commission
Votre commission est favorable à cet article qui apporte des compléments utiles en matière de certification des logiciels.
Votre commission a adopté cet article sans modification.
Article 36
(art. L. 5111-4
[nouveau], L. 5121-29 à L. 5121-34 [nouveaux],
L. 5124-6, L.
5124-17-2, L. 5124-17-3 [nouveau],
L. 5126-4 et L. 5423-8 du code de la
santé publique)
Lutte contre les ruptures d'approvisionnement de
produits de santé
Objet : Cet article tend à prévoir les obligations des titulaires d'autorisation de mise sur le marché destinées à lutter contre les ruptures d'approvisionnement.
I - Le dispositif proposé
Cet article se compose de six points.
Le 1° tend à insérer un nouvel article L. 5111-4 visant à définir les médicaments ou classes de médicament d'intérêt thérapeutique majeur pour lesquels une interruption de traitement est susceptible de mettre en jeu le pronostic vital ou de constituer une perte de chance importante.
Le 2° propose d'insérer un nouveau chapitre dans le code de la santé publique relatif à la lutte contre les ruptures d'approvisionnement de médicaments. Il précise que le titulaire d'une autorisation de mise sur le marché (AMM) a l'obligation d'approvisionner suffisamment le marché français pour satisfaire les besoins des patients. Il prévoit qu'après avoir pris toutes les mesures destinées à prévenir les ruptures de stock et au cas où elles surviendraient, ils doivent permettre la diffusion des informations dont ils disposent aux pharmaciens d'officine ou responsables d'une pharmacie à usage intérieur, ainsi qu'aux pharmaciens responsables et délégués des grossistes-répartiteurs.
Il prévoit que la liste des médicaments d'intérêt thérapeutique majeur en rupture ou en risque de rupture est fixée par l'agence régionale de santé (ARS) et publiée sur son site internet. L'ARS précise si les médicaments peuvent être dispensés au détail par les pharmacies à usage interne.
Les titulaires de l'AMM d'un médicament dont la rupture poserait un risque grave et immédiat pour les patients élaborent et mettent en oeuvre des plans de gestion des pénuries. La liste des médicaments pour lesquels ces plans sont élaborés est communiquée à l'agence nationale de sécurité du médicament et des produits de santé (ANSM). Les caractéristiques de ces médicaments et les classes thérapeutiques auxquelles ils appartiennent sont déterminées par décret.
En cas de rupture d'approvisionnement, l'entreprise exploitant le médicament doit informer l'ANSM et mettre en place avec accord de l'agence des solutions alternatives et les mesures prévues dans le plan de gestion des pénuries. Elle doit aussi proposer des mesures d'accompagnement et d'information des professionnels de santé et d'informations des associations de patients.
En cas de rupture et sur décision du directeur général de l'ARS, les officines sont autorisées à dispenser au détail les médicaments disposant d'une autorisation d'importation.
Les conditions d'application des dispositions de ce chapitre sont prévues par décret en Conseil d'Etat.
Le 3° procède à une coordination.
Le 4° propose de compléter les obligations des grossistes-répartiteurs pour prévoir qu'ils participent à la prévention et à la gestion des ruptures de médicament.
Le 5° prévoit l'interdiction pour les grossistes-répartiteurs de vendre en dehors du territoire national des médicaments d'intérêt thérapeutique majeur, tout en préservant la possibilité d'exporter ou de vendre pour l'exportation les autres médicaments, une fois leurs obligations de service public remplies.
Le 6° prévoit la possibilité pour les établissements disposant d'une pharmacie à usage intérieur de vendre à l'unité les médicaments en rupture ou en risque de rupture sur autorisation de l'ANSM.
Le 7° prévoit d'inscrire parmi les manquements donnant lieu à sanction financière le fait pour une firme pharmaceutique de ne pas mettre en place des solutions alternatives ou des mesure prévues dans le plan de gestion des pénuries ou les mesures d'accompagnement des professionnels de santé et des patients.
II - La position de la commission
Votre commission est favorable à cet article qui permet de lutter contre un phénomène particulièrement inquiétant pour les patients et dont les causes sont l'objet de nombreuses spéculations dans les médias et l'opinion publique.
A l'initiative de ses rapporteurs la commission a précisé les obligations des exploitants des médicaments d'intérêt thérapeutique majeur au regard des grossistes-répartiteurs ( amendement COM-409 ).
Votre commission a adopté cet article ainsi modifié.
Article 36 bis
(art. L.
4211-5-1 [nouveau] du code de la santé publique)
Dispensation de
médicaments en urgence
en cas d'accident nucléaire ou d'acte
terroriste
Objet : Cet article, inséré par l'Assemblée nationale, prévoit qu'il est possible de déroger au monopole des pharmaciens pour dispenser ou distribuer des produits de santé en cas d'accident nucléaire ou d'acte terroriste.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par le Gouvernement et adopté par l'Assemblée nationale en séance publique avec l'avis favorable de la commission.
En vertu de l'article L. 4211-1 du code de la santé publique, les pharmaciens disposent d'un monopole de principe pour la vente et la dispensation au public de médicaments.
Le présent article introduit une dérogation à ce monopole en prévoyant une procédure exceptionnelle de délivrance ou de distribution de produits de santé, même en l'absence d'un pharmacien, en cas d'accident nucléaire ou d'acte terroriste constituant une menace sanitaire grave.
Dans ce cas précis, le présent article prévoit que des produits de santé issus des stocks de l'État et figurant sur une liste arrêtée par le ministre chargé de la santé peuvent être distribués, sous la responsabilité du préfet, par :
- d'autres professionnels de santé que les pharmaciens ;
- à défaut, par les personnes mentionnées à l'article L. 721-2 du code de la sécurité intérieure 87 ( * ) , les personnels des services de l'État ou des collectivités territoriales, désignés dans des conditions fixées par décret.
II - La position de la commission
Les situations d'extrême urgence appellent des procédures spécifiques dérogatoires au droit commun.
Dans le cas précis envisagé par le présent article, il est pleinement justifié de prévoir une exception au monopole des pharmaciens afin de favoriser la distribution en urgence par d'autres professionnels de produits de santé à la population en cas d'accident nucléaire (distribution d'iode) ou d'acte terroriste constituant une menace sanitaire grave.
Il convient de souligner que la dérogation introduite par le présent article au monopole des pharmaciens est strictement encadrée et permet d'écarter tout risque de dérive.
En effet, cette procédure exceptionnelle :
ne pourra être activée qu'en cas d'accident nucléaire ou d'acte terroriste constituant une mesure sanitaire grave ;
ne concernera que des produits de santé issus des stocks de l'État et figurant sur une liste arrêtée par le ministre chargé de la santé.
Votre commission a adopté cet article sans modification.
Article 36 ter
(art. L. 5214-1
du code de la santé publique)
Aménagement de l'interdiction
des tubulures comportant du diphtalate
Objet : Cet article, inséré par l'Assemblée nationale, aménage l'interdiction de diphtalate dans les tubulures en prévoyant que cette interdiction n'est valable que pour une concentration supérieure à un niveau fixé par arrêté.
I - Le dispositif proposé
Le présent article est issu d'un amendement déposé par notre collègue député Gérard Bapt et adopté par l'Assemblée nationale en séance publique avec un avis favorable du Gouvernement.
La loi n° 2012-1442 du 24 décembre 2012 visant à la suspension de la fabrication, de l'importation, de l'exportation et de la mise sur le marché de tout conditionnement à vocation alimentaire contenant du bisphénol A a introduit un article L. 5214-1 au code de la santé publique prévoyant qu'à compter du 1 er juillet 2015, l'utilisation de tubulures comportant du di-(2-éthylhexyl) phtalate est interdite dans les services de pédiatrie, de néonatologie et de maternité.
Le di-(2-éthylhexyl) phtalate, ou DEHP, est en effet considéré comme une substance particulière reprotoxique, c'est-à-dire dangereuse pour la reproduction humaine (risques de stérilité).
Ainsi que l'a expliqué l'auteur de l'amendement, un certain nombre de dispositifs utilisés en chirurgie cardiaque ou pour des dialyses utilisent du DEHP 88 ( * ) , sans que les fabricants de ces dispositifs aient pour le moment trouvé le moyen de le remplacer.
Il est donc nécessaire de préciser que l'interdiction n'est valable qu'à une concentration supérieure à un niveau fixé par arrêté du ministre chargé de la santé, afin de ne pas empêcher la fabrication de ces dispositifs.
II - La position de la commission
L'interdiction totale du di-(2-éthylhexyl) phtalate étant susceptible de poser un certain nombre de difficultés dans les cas où il est difficile de le remplacer, il est préférable de prévoir que son utilisation reste possible à une concentration inférieure à un niveau fixé par arrêté du ministre chargé de la santé.
Votre commission souhaite toutefois insister sur le fait que cette concentration devra être déterminée de manière à ce que les tubulures susceptibles d'exposer, dans les services de néonatologie, de réanimation et de maternité, les foetus ou les nouveau-nés au DEHP ne puissent plus contenir cette substance toxique.
En outre, les industriels devront continuer à rechercher le moyen de remplacer la DEHP par une substance qui ne soit pas toxique.
Votre commission a adopté cet article sans modification.
Article 36 quater
[nouveau]
(art. L. 6316-2 du code de la santé
publique)
Charte de téléradiologie
Objet : Cet article, inséré par votre commission, prévoit un encadrement des actes de téléradiologie par voie réglementaire.
Votre commission des affaires sociales a adopté un amendement de ses rapporteurs visant à prévoir la détermination par voie réglementaire de la définition des actes de téléradiologie ainsi que des conditions de leur mise en oeuvre ( amendement COM-410 ).
Il s'agit d'intégrer ainsi dans un décret les principes prévus par la charte de téléradiologie, qui a été définie par le conseil professionnel de radiologie et validée par le conseil national de l'ordre des médecins. Face aux dérives et aux abus constatés en la matière, cette charte vise à rappeler les principes déontologiques qui doivent encadrer l'exercice de cette activité.
Ces dispositions sont prévues par un nouvel article L. 6316-2 du code de la santé publique, qui viendra s'insérer après l'article L. 6316-1 relatif à la télémédecine.
Votre commission a adopté cet article additionnel ainsi rédigé.
CHAPITRE IV
DÉVELOPPER LA RECHERCHE
ET
L'INNOVATION EN SANTÉ
AU SERVICE DES MALADES
Article 37
(art. L. 1121-13-1
[nouveau], L. 2151-5, L. 4211-9-1,
L. 4211-9-2 [nouveau] et L. 5121-1
du code de la santé publique)
Définition d'une convention
unique de recherche,
autorisation de la recherche biomédicale sur
des gamètes
destinés à constituer un embryon,
autorisation d'importation
et d'exportation par les établissements
de santé des médicaments
de thérapie innovante
préparés ponctuellement et autorisation
pour les
établissements de santé de fabriquer des médicaments
de thérapie innovante dans le cadre de recherches
biomédicales
Objet : Cet article étend le contrat unique de recherche aux établissements privés, autorise la recherche biomédicale sur des gamètes destinées à constituer un embryon et autorise, dans le cadre de recherches biomédicales, l'importation et l'exportation de médicaments de thérapie innovante préparés ponctuellement.
I - Le dispositif proposé
Le contrat unique de recherche
Les délais de mise en place des essais cliniques à promotion industrielle ont été identifiés comme un handicap pour la compétitivité de la recherche française en dépit des efforts déployés pour la faciliter. Dans un rapport publié en juin 2014, l'IGAS soulignait ainsi : « chaque modification législative, et règlementaire, nationale ou européenne a affiché un objectif de simplification, or, force est de constater que chaque « avancée » juridique a, au contraire, fait perdre en clarté, visibilité, prévisibilité et compréhension par les acteurs eux-mêmes des déterminants d'une recherche de qualité, dynamique, réactive et attractive ».
Le contrat stratégique de filière « industrie et technologie de santé », signé le 5 juillet 2013 entre le gouvernement et les représentants des industries de santé, a prévu de « simplifier et accélérer la mise en place des essais cliniques à promotion industrielle dans les établissements de santé » par la mise en place d'une convention unique, conclue entre le promoteur industriel et les établissements de santé, identifiant les surcoûts, dont les honoraires investigateurs, liés à l'essai clinique pour l'établissement de santé et les intégrant dans un financement versé directement à l'établissement.
Le principe même d'une telle convention est d'ores et déjà prévu par l'article R. 1121-4 du code de la santé publique qui dispose, dans son second alinéa : « Le promoteur prend en charge les frais supplémentaires liés à d'éventuels fournitures ou examens spécifiquement requis par le protocole de la recherche ou pour la mise en oeuvre de celui-ci. Lorsque la recherche est réalisée dans un établissement de santé, la pris en charge de ces frais fait l'objet d'une convention conclue entre le promoteur et le représentant légal de l'établissement . » Il s'agit de la standardiser.
|
Promoteurs et investigateurs
Promoteur : personne physique ou morale qui prend l'initiative d'une recherche biomédicale sur l'être humain, qui en assure la gestion et qui vérifie que son financement est prévu Investigateur : personne physique qui dirige et surveille la réalisation de la recherche sur un lieu. |
La convention unique, ou contrat unique, a été mise en place dans les établissements de santé publics par une instruction de la DGOS en date du 17 juin 2014. Ce texte précise les modalités unifiées de calcul des surcoûts pour les établissements (actes nécessaires en plus de la prise en charge courante, tâches d'investigation liées à la mise en oeuvre du protocole et forfaits administratifs et logistiques). Il distingue les surcoûts exposés par l'établissement de santé de l'incitation financière qui peut être versée par l'entreprise pour un usage au sein du service ou du pôle de l'investigateur référent et qui peut être soit affectée à l'établissement de santé sur un compte de tiers, soit reversée à une fondation hospitalière, soit reversée à un groupement de coopération hospitalière ou un groupement d'intérêt économique auquel appartient l'établissement de santé. Il définit un objectif-cible de 45 jours entre la réception du dossier complet et la signature de la convention pour l'établissement de santé coordonnateur et de 15 jours pour chaque établissement de santé associés.
Le présent article inscrit la convention unique, qui relève actuellement du domaine règlementaire, dans la loi et l'étend aux établissements privés, qui pouvaient d'ores et déjà y avoir recours sur la base du volontariat .
Le contrat unique de recherche permet une plus grande transparence des flux financiers. Pour les besoins de la recherche, les investigateurs créaient des structures spécifiques, associations ou fondations, qui permettent d'établir une convention avec le promoteur et de rémunérer, par exemple, des attachés de recherche clinique ou des techniciens de recherche clinique qui n'avaient pas de lien juridique avec l'hôpital.
Le présent article prévoit également que les produits faisant l'objet d'une recherche à finalité commerciale sont fournis gratuitement ou mis gratuitement à disposition par le promoteur. Ce principe est rappelé dans la convention type au titre des engagements du promoteur.
Cette disposition correspond également au droit en vigueur. L'article L. 1126-10 du code de la santé publique dispose, dans sa rédaction actuelle, que : « le fait pour le promoteur, dans le cadre d'une recherche biomédicale, de ne pas fournir gratuitement aux investigateurs les médicaments expérimentaux et les cas échéant, les dispositifs utilisés pour les administrer est puni de 30 000 euros d'amende ». La nouvelle rédaction de cet article, issue de la loi du 5 mars 2012 dite loi « Jardé » 89 ( * ) , non encore entrée en vigueur faute de décrets d'application, n'en modifie pas le principe.
En revanche, si l'article L. 1121-16-1 tel qu'issu de la loi du 5 mars 2012 précise clairement les conditions dans lesquelles les recherches à finalité non-commerciales peuvent bénéficier de la gratuité des médicaments expérimentaux, l'article L. 1126-10 ne distingue pas entre les recherches selon qu'elles sont à finalité commerciale ou non.
C'est pourquoi la disposition selon laquelle les médicaments expérimentaux sont fournis gratuitement pour les recherches à finalité commerciale a pu faire craindre à certains acteurs de la recherche académique de ne plus pouvoir bénéficier de cette gratuité.
L'élargissement de la recherche sur des gamètes destinées à constituer un embryon
Introduit en séance publique par un amendement du Gouvernement, avec l'avis favorable de la commission, le I bis nouveau du présent article autorise « les recherches biomédicales menées dans le cadre de l'assistance médicale à la procréation » sur « des gamètes destinées à constituer un embryon ou sur l'embryon in vitro avant ou après son transfert à des fins de gestation, si chaque membre du couple y consent ».
La ministre de la santé a indiqué en séance publique que l'objet de cet amendement était « d'introduire, à la demande du Conseil d'État, une base légale afin que les recherches en assistance médicale à la procréation puissent être poursuivies avec les garanties de la recherche biomédicale ». Ces recherches, qui ne sont actuellement pas autorisées, ont donné lieu à des contentieux.
L'autorisation d'importer et d'exporter des médicaments de thérapie innovante préparés ponctuellement (MTI PP)
Le règlement (CE) n° 1397/2007 concernant les médicaments de thérapie innovante et modifiant la directive 2001/83/CE ainsi que le règlement (CE) 726/2004 a introduit la nouvelle catégorie des « médicaments de thérapie innovante préparés ponctuellement » ou MTI PP, avec l'objectif de leur fournir un cadre garantissant une protection de la santé des patients.
Ces dispositions ont été transposées en droit interne par l'article 8 de la loi n° 2011-302 du 22 mars 2011 portant diverses dispositions d'adaptation de la législation au droit de l'Union européenne en matière de santé, de travail et de communications électroniques au 17° de l'article 5121-1 du code de la santé publique et par le décret 2012-1236 du 6 novembre 2012 relatif aux médicaments de thérapie innovante.
Le MTI PP est un médicament à usage humain autorisé par l'ANSM et soumis à des exigences nationales de traçabilité et de pharmacovigilance.
La fabrication des MTI PP est dérogatoire en ce qu'elle n'est pas réservée au monopole pharmaceutique : c'est une préparation ponctuelle, fabriquée selon des normes de qualité spécifiques, pour exécuter une prescription médicale déterminée pour un produit spécialement conçu à l'intention d'un malade déterminé, utilisée dans un hôpital sous la responsabilité d'un médecin et distribuée sur le seul territoire national.
Le PTI PP se distingue de la préparation de thérapie cellulaire (PTC) qui n'est pas un médicament et du MTI réservé aux établissements pharmaceutiques, dont l'autorisation est centralisée au sein de l'agence européenne du médicament et dont l'import-export est autorisé.
Il n'y a pas d'importation ou d'exportation de MTI PP. L'étude d'impact du projet de loi identifie cette restriction comme un frein à l'innovation dans la mesure où « les chercheurs français ne peuvent pas participer à des essais cliniques multicentriques européens ou internationaux . »
Le 1° du II du présent article modifie l'article L. 4211-9-1 du code de la santé publique pour ajouter la possibilité d'assurer, pour les établissements et organismes autorisés par l'ANSM, l'importation et l'exportation dans le cadre des recherches définies à l'article L. 1121-1, c'est-à-dire « les recherches organisées et pratiquées sur l'être humain en vue du développement des connaissances biologiques ou médicales » ou recherches biomédicales. Il précise que cette possibilité est ouverte aux établissements de santé.
Par coordination, le 2° de l'article modifie le 17° de l'article L. 5121-1 qui définit les MTI PP.
L'autorisation, pour les établissements de santé titulaires d'une autorisation pour une unité de thérapie cellulaire de fabriquer des médicaments de thérapie innovante
À l'initiative du Gouvernement, la commission des affaires sociales de l'Assemblée nationale a complété cet article par un 1° bis qui crée un article L. 4211-9-2 permettant aux établissements de santé autorisés par l'ANSM à « assurer la préparation, la conservation, la distribution et la cession, à des fins thérapeutiques autologues ou allogéniques, des tissus et de leurs dérivés et des préparations de thérapie cellulaire » (article L. 1243-2 du code de la santé publique), à assurer, dans le cadre de recherches biomédicales, « la fabrication, l'importation, l'exportation, la distribution et l'exploitation des médicaments de thérapie innovante ». Il s'agit donc, pour les établissements déjà titulaires d'une autorisation d'unité de thérapie cellulaire, de solliciter une autorisation complémentaire de l'ANSM, pour produire des MTI dans le cadre de recherches biomédicales.
Cet ajout représente une disposition très dérogatoire puisqu'il s'agit d'une fabrication de médicaments destinés à être mis sur le marché, dans le cadre d'une autorisation européenne, avec, potentiellement un risque de concurrence avec les laboratoires pharmaceutiques.
La loi du 22 mars 2011, qui a étendu la possibilité d'être un établissement pharmaceutique, jusqu'alors réservée aux entreprises privées, aux organismes à but non-lucratif et aux établissements publics pour certains médicaments, avait exclu les établissements de santé de son champ d'application.
D'après les informations fournies à vos rapporteurs, il existe environ 75 établissements autorisés par l'ANSM au titre de l'article L. 1243-2 du code de la santé publique parmi lesquels un petit nombre est susceptible de pouvoir fabriquer, dans le cadre de recherches sur l'homme, des MTI au standard des normes européennes (obtention d'un certificat de bonnes pratiques de fabrication ou BPF) et pouvant obtenir une AMM.
L'interdiction qui leur est faite actuellement constitue un frein et un désavantage comparatif pour la recherche française : dans le cas où un produit a été développé dans le cadre d'un essai clinique, le développeur peut souhaiter que la phase ultérieure d'essai clinique se déroule dans des conditions répondant aux normes européennes d'obtention d'une AMM.
II - La position de la commission
Vos rapporteurs ont constaté que le rappel de la gratuité des médicaments expérimentaux, déjà prévue par le droit existant et rappelée dans la convention-type, apportait aux chercheurs plus d'inquiétude que de sérénité. Ils proposent donc de supprimer cet alinéa, ce qui n'aura pas pour effet de changer l'état du droit.
Bien que les conditions du déploiement du contrat unique semblent soulever certaines difficultés au sein des établissements de santé et qu'il ne représente pas toujours la simplification attendue, la standardisation des conventions de recherche est de nature à accélérer la mise en place des essais cliniques.
Vos rapporteurs jugent nécessaire de prévoir que cette convention peut être conclue par une structure de coopération, ce qui leur semble de nature à simplifier les processus lorsque cette structure regroupe les établissements concernés par la recherche.
Devant l'inquiétude manifestée par les investigateurs qui craignent que les financements des promoteurs industriels ne soient pas « fléchés » sur leur pôle ou leur service, il semble nécessaire de prévoir au présent article que l'investigateur est signataire de la convention, ce qui est le cas dans la convention-type.
Bien qu'il s'agisse d'une modification ponctuelle, vos rapporteurs estiment que les dispositions relatives à la recherche sur des gamètes destinées à constituer un embryon doivent respecter les formes qui s'attachent à la révision des lois de bioéthique. C'est pourquoi ils proposent la suppression de cet alinéa.
En ce qui concerne les dispositions relatives aux MTI et aux MTI PP, vos rapporteurs considèrent qu'elles doivent rester circonscrites aux besoins non-couverts par l'industrie pharmaceutique. Il appartiendra à l'ANSM d'y veiller dans la gestion des autorisations qu'elle donne.
Sur proposition des rapporteurs, votre commission a adopté un amendement intégrant ces différentes modifications ( amendement COM-313 ).
A l'initiative de notre collègue Gérard Roche et des membres du groupe UDI-UC, elle a également adopté un amendement visant à intégrer l'activité de téléconseil personnalisé dans le champ de la télémédecine ( amendement COM-115 ).
Votre commission a adopté cet article ainsi modifié.
Article 37 bis
(art. L. 161-37
du code de la sécurité sociale)
Organisation par la Haute
Autorité de santé
de consultations avec les entreprises de
produits innovants
préalablement à l'évaluation par
essais cliniques
Objet : Cet article, inséré par l'Assemblée nationale, complète les missions de la Haute Autorité de santé (HAS) en prévoyant qu'elle organise des consultations précoces avec les entreprises développant des spécialités pharmaceutiques innovantes, avant la mise en oeuvre des essais cliniques.
I - Le dispositif proposé
Introduit en commission à l'Assemblée nationale par un amendement du Gouvernement, le présent article donne une base légale à l'exercice et au financement d'une mission déjà mise en oeuvre par la HAS qui consiste à exposer aux entreprises, en amont des essais cliniques, quelles sont les exigences auxquelles ils doivent répondre pour pouvoir faire l'objet d'une évaluation par l'agence.
II - La position de la commission
Votre commission a adopté cet article sans modification.
TITRE
IV
RENFORCER L'EFFICACITÉ DES POLITIQUES PUBLIQUES ET LA
DÉMOCRATIE SANITAIRE
CHAPITRE IER
RENFORCER L'ANIMATION TERRITORIALE
CONDUITE PAR LES ARS
Article 38
(art. L. 1434-1
à L. 1434-6, L. 1434-6-1 [nouveau], L. 1434-7 à 1434-10, L.
1431-2, L. 1432-1, L. 1432-3, L. 1432-4, L. 1433-2, L. 1435-4-2, L. 1435-5-1
à L. 1435-5-4, L. 3131-7, L. 3131-8, L. 3131-11, L. 6211-16, L. 6212-3,
L. 6212-6, L. 6222-2, L. 6222-3, L. 6222-5, L. 6223-4, L. 6241-1 du code
de la santé publique ;
art. 151 ter du code
général des impôts ; art. L. 632-6 du code de
l'éducation)
Réforme de l'animation territoriale
conduite
par les agences régionales de santé
Objet : Cet article vise à simplifier les outils de programmation régionale en matière sanitaire, à aménager l'animation territoriale de la démocratie sanitaire et à réformer l'organisation du système de santé face aux situations sanitaires exceptionnelles.
I - Le dispositif proposé
Le présent article a été prévu pour former, avec les articles 12 et 12 bis du projet de loi, un ensemble cohérent relatif à la territorialisation de l'organisation sanitaire. Il a été largement réécrit lors de l'examen du texte à l'Assemblée nationale, à la fois par un amendement global présenté par le Gouvernement lors de l'examen en commission, qui visait en particulier à tenir compte des modifications apportées à l'article 12, et par des propositions plus ponctuelles de modification, qui sont venues enrichir le texte.
Cet article poursuit quatre objectifs :
- il réforme la programmation stratégique des actions conduites par les agences régionales de santé (ARS), la structuration actuelle des projets régionaux de santé (PRS) apparaissant trop complexe et insuffisamment stratégique ;
- il aménage à la marge l'animation territoriale de la démocratie sanitaire en substituant des conseils territoriaux de santé aux actuelles conférences de santé ;
- il renforce les missions des ARS dans le domaine de la promotion de la santé et de la prévention, ainsi que le rôle des commissions de coordination des politiques publiques compétentes en matière de prévention, dans le sens des priorités arrêtées dans le cadre de la stratégie nationale de santé (SNS) ;
- il réforme le dispositif d'organisation du système de santé face aux situations sanitaires exceptionnelles, et en confie le pilotage aux ARS.
La réforme des outils de la planification régionale
Les insuffisances du système de planification régionale mis en place par la loi HPST ont été récemment mises en lumière par la Cour des comptes comme par la mission d'évaluation et de contrôle de la sécurité sociale (Mecss) du Sénat
La loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (dite loi HPST) a créé les ARS et leur a confié la mission de « définir et de mettre en oeuvre un ensemble coordonné de programmes et d'actions concourant à la réalisation, à l'échelon régional et infra-régional, [...] des objectifs de la politique nationale de santé ».
Pour ce faire, elle a mis en place un cadre nouveau de régulation pour la mise en oeuvre régionale de la politique de santé. Celui-ci repose sur les projets régionaux de santé (PRS), qui unifient l'ensemble des démarches des différents acteurs (et notamment de l'Etat et de l'assurance maladie) dans les domaines de la prévention, des soins hospitaliers et de l'action médico-sociale.
Arrêté, après une phase de concertation, par le directeur général de l'ARS, qui peut ensuite le réviser à tout moment, le PRS définit ainsi pour cinq ans « les objectifs pluriannuels des actions que mène l'agence régionale de santé dans ses domaines de compétences, ainsi que les mesures tendant à les atteindre. Il s'inscrit dans les orientations de la politique nationale de santé et se conforme aux dispositions financières prévues par les lois de finances et les lois de financement de la sécurité sociale » (article L. 1434-1 du code de la santé publique).
En application de l'article L. 1434-2 du code de la santé publique, le PRS se compose de trois niveaux de planification et de programmation :
- un plan stratégique régional de santé (PSRS), qui définit les orientations et les priorités de santé communes aux différents secteurs de la santé ;
- trois schémas régionaux d'organisation, qui précisent les mesures permettant la mise en oeuvre des orientations et priorités définies par le PSRS : un schéma régional de prévention, un schéma régional d'organisation des soins (SROS - qui comprend un volet ambulatoire et un volet relatif aux établissements de santé), un schéma régional de l'organisation médico-sociale (SROMS) ;
- des programmes d'action, qui déclinent ces schémas en déterminant les actions concrètes nécessaires à leur exécution, à leur calendrier, ainsi qu'au dispositif de suivi et d'évaluation de la politique programmée par l'ARS. Parmi ces schémas figurent par exemple un programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie (PRIAC), un programme régional d'accès à la prévention et aux soins (PRAPS), ou encore un programme de développement de la télémédecine.
Le plan stratégique
Les schémas
Les programmes
PLAN STRATÉGIQUE RÉGIONAL DE SANTÉ
SCHÉMAS RÉGIONAUX
PROGRAMMES DÉCLINANT LES SCHÉMAS
Éventuellement, programmes territoriaux de
santé
pouvant donner lieu à des contrats locaux de
santé
avec les collectivités territoriales sur les questions
de promotion
de la santé, de prévention, de soins et
d'accompagnement médico-social
Schéma régional
de prévention
Schéma régional
de l'organisation des
soins
Schéma régional
de l'organisation
médico-sociale
Volet établissements
de santé
Volet
ambulatoire
Programme
régional de gestion
du risque
Programme régional d'accès à la prévention et aux soins
Programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie
Prend en compte les schémas départementaux
Programme de développement de la télémédecine
Les trois niveaux de planification
des projets
régionaux de santé (PRS)
Source : Rapport d'information n° 400 (2013-2014) de MM. Jacky Le Menn et Alain Milon, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 26 février 2014
Dans son rapport annuel pour 2014 relatif à l'exécution des lois de financement de la sécurité sociale, la Cour des comptes a dressé un bilan sévère de la mise en place de cette nouvelle programmation , à l'issue de la phase d'élaboration des PRS et au terme d'une première phase de mise en oeuvre. La Cour relevait ainsi que « cette démarche n'est pas parvenue, malgré un travail et une mobilisation considérables, à rendre opérationnelle une approche intégrée au niveau régional » et soulignait que « l'élaboration de nouveaux projets régionaux de santé en 2016 devra nécessairement s'engager dans un cadre institutionnel à repenser ».
A l'appui de son analyse, elle constatait notamment que les procédures d'élaboration des PRS apparaissent trop lourdes et trop complexes - ce qui explique le retard pris dans les travaux d'adoption -, et que les PRS souffrent d'une faible lisibilité, du fait des nombreux objectifs non priorisés qu'ils contiennent. Plus grave encore, le rapport note que les PRS n'ont pas permis d'asseoir une approche plus globale et coordonnée des questions de santé .
MM. Jacky Le Menn et Alain Milon, dans leur rapport d'information sénatorial relatif à l'installation des ARS du 26 février 2014 90 ( * ) , avaient déjà dressé des conclusions du même ordre . Si les rapporteurs relevaient que l'aboutissement de la première adoption des PRS constituait en soi une réussite, du fait de l'ampleur des informations qui devaient être produites dans un délai contraint et dans le respect d'un processus innovant de démocratie sanitaire, ils notaient également qu'il était difficile d'évaluer dans quelle mesure la concertation avait véritablement pesé sur le processus de rédaction. Au total, les PRS achevés apparaissent, aux termes du rapport, comme des documents « particulièrement lourds, qui peuvent difficilement constituer des outils directement utilisables d'aide à la décision et d'accompagnement des ARS dans l'exercice de leurs missions ».
Les rapporteurs pointaient également une discordance problématique entre, d'une part, la mission de décloisonnement assignée aux ARS et l'ambition transversale du PRS, et, d'autre part, l'organisation sectorielle du deuxième niveau de planification que constituent les schémas régionaux d'organisation .
Les aménagements proposés par le présent article.
Le paragraphe I rassemble les modifications portant sur les dispositions du code de la santé publique.
Son 1° réécrit entièrement le chapitre IV du titre III du livre IV de la première partie, qui concerne aujourd'hui la « Planification régionale de la politique de santé ». Le a) modifie cet intitulé en « Territorialisation de la politique de santé », tandis que le b) propose une nouvelle rédaction complète des trois sections qui composent ce chapitre.
La première section, relative au projet régional de santé (PRS), réécrit les articles L. 1434-1 à L. 1434-6 et introduit un nouvel article L. 1434-6-1.
La réforme proposée par cette première section comporte deux axes :
- il s'agit, en premier lieu, de renforcer le caractère stratégique du projet général de l'ARS et d'inscrire ses orientations dans une temporalité de dix ans (au lieu de cinq aujourd'hui) ;
- elle vise, en second lieu, à traduire les orientations stratégiques retenues dans un seul schéma d'organisation, ce qui doit permettre de rompre avec la segmentation de l'organisation actuelle en trois schémas régionaux.
- Un allègement de la structure des PRS
L'article L. 1434-1 détermine l'objet du PRS en indiquant qu'il définit les objectifs pluriannuels de l'ARS dans ses domaines de compétence, ainsi que les mesures tendant à les atteindre. Cette définition doit être faite en cohérence avec la SNS et dans le respect des lois de financement de la sécurité sociale. La référence actuelle aux « orientations de la politique nationale de santé » est ainsi remplacée par un renvoi à la SNS.
L'article L. 1434-2 définit la structuration du PRS.
La rédaction initiale du projet de loi proposait une simplification du dispositif actuel avec une composition en deux parties :
- d'une part, un cadre d'orientation stratégique fixant les objectifs généraux et les résultats attendus à dix ans ;
- d'autre part, un schéma régional de santé unique, avec une temporalité de cinq ans. L'établissement de ce schéma sera fait à partir d'une évaluation des besoins de santé, sociaux et médico-sociaux. Le schéma ainsi défini portera sur l'ensemble de l'offre de soins et de services de santé, y compris sur les aspects de prévention, de promotion de la santé et d'accompagnement médico-social. Il devra définir, pour l'ensemble de ces secteurs, des prévisions d'évolution ainsi que des objectifs opérationnels. Ces derniers pourront être mis en oeuvre par des contrats territoriaux de santé (article L. 1434-12, résultant de l'article 12 bis du présent texte), par des contrats territoriaux en santé mentale (article L. 3221-2, résultant de l'article 13), ou encore par des contrats de locaux de santé (article L. 1434-9).
Structure des PRS proposée par la version initiale du projet de loi
Source : Etude d'impact annexée au présent projet de loi
Un troisième niveau de structuration a été introduit lors de l'examen du texte en séance publique à l'Assemblée nationale, avec l'ajout d'un programme régional relatif à l'accès à la prévention et aux soins des personnes les plus démunies . Cet ajout revient à réintroduire dans la loi le troisième niveau de la structuration actuelle des PRS, telle qu'elle est prévue par l'article L. 1434-2 dans sa rédaction actuellement en vigueur ; celui-ci prévoit en effet des « programmes déclinant les modalités spécifiques d'application [des schémas régionaux d'organisation], dont un programme relatif à l'accès à la prévention et aux soins des personnes les plus démunies [...] ». En outre, la rédaction proposée pour l'article comporte par ailleurs deux alinéas complémentaires relatifs à la nature des objectifs poursuivis par le schéma régional de santé, qui se répètent quelque peu entre eux ; vos rapporteurs vous proposeront une clarification rédactionnelle sur ce point.
L'article précise par ailleurs que le PRS des départements et régions d'outre-mer comporte un volet relatif à la coopération sanitaire avec les territoires voisins, adopté après avis de la collectivité concernée.
- L'article L. 1343-3 comporte tout d'abord un I qui décline les quatre axes du contenu du schéma régional de santé .
Le premier axe (1°) porte sur la détermination des besoins en implantation pour les soins de premier et de second recours, étant précisé qu'elle est établie dans le respect de la liberté d'installation et qu'elle n'est pas opposable aux professionnels de santé libéraux.
Le deuxième axe (2°) consiste en la fixation, dans les zones définies à cet effet par l'ARS, des objectifs orientant l'évolution de l'offre de soins, déclinés pour chaque activité de soins et pour chaque type d'équipement matériel lourd ; des créations et suppressions d'implantations ; des transformations, regroupements et coopérations à mettre en oeuvre entre les établissements de santé.
Le troisième axe (3°) décline le même procédé pour les établissements et services médico-sociaux, sur la base d'une évaluation des besoins en ce domaine. Il reprend ainsi les objectifs des actuels schémas régionaux d'organisation médico-sociale (SROMS).
Le quatrième axe (4°) porte enfin sur la définition de l'offre en matière d'examens de biologie médicale, qui doit être opérée en fonction des besoins de la population.
Un axe additionnel (5°) porte sur la définition d'un volet spécifiquement consacré à la mise en oeuvre d'actions de sensibilisation de la population et de formation des professionnels de santé dans le but de limiter d'éventuelles contaminations à des maladies vectorielles. Introduite lors de l'examen du texte en séance publique à l'Assemblée nationale, cette précision apparaît sans grand rapport avec le reste de l'article.
Son II subordonne la délivrance des autorisations accordées par le directeur général de l'ARS pour les établissements de santé et les établissements et services médico-sociaux au respect des objectifs fixés par les deuxième et troisième axes.
Le II bis , introduit lors de l'examen du texte en séance publique à l'Assemblée nationale, prévoit un volet spécifique du schéma régional de santé pour les territoires frontaliers visant à assurer la prise en compte des besoins et de l'offre disponible dans le pays voisin.
Le III précise que le schéma régional de santé doit être cohérent avec les schémas départementaux d'organisation sociale et médico-sociale prévus par l'article L. 312-5 du code de l'action sociale et des familles.
Cette précision est rendue nécessaire par le fait que certains établissements et services médico-sociaux, au sens de l'article L. 312-1 du même code, peuvent relever à la fois de la planification par le schéma régional de santé et le schéma départemental d'organisation sociale et médico-sociale. Il s'agit d'établissements ou de services dédiés aux personnes âgées, aux personnes adultes handicapées ou aux personnes atteintes de pathologies chroniques, ainsi que d'établissements ou services à caractère expérimental.
Une procédure simplifiée pour la détermination des zonages servant de base aux mesures de rééquilibrage de l'offre de soins
L'article L. 1434-4 prévoit la mise en oeuvre de mesures destinées à améliorer la répartition de l'offre de soins (professionnels de santé, centres de santé, maisons de santé, pôles de santé) sur des zones du territoire de compétence de l'ARS identifiées comme souffrant d'un déséquilibre en la matière.
Ces mesures de régulation sont définies à partir de deux zonages déterminés par un arrêté du directeur général de l'ARS, après concertation avec les représentants des professionnels de santé. À l'heure actuelle, les zones de mise en oeuvre de ces mesures sont déterminées dans le cadre des SROS (articles L. 1434-7 et L. 1434-8 du code de la santé publique dans leur rédaction actuelle), et sont dès lors soumises aux procédures de consultation du PRS. La dissociation opérée par cet article entre l'élaboration du PRS et la définition de ces zonages emporte donc la mise en oeuvre d'une procédure plus souple et plus facilement adaptable.
Le premier de ces deux zonages définit des zones sous-denses, dans lesquelles l'offre de soins apparaît insuffisante et où des difficultés d'accès aux soins sont repérées. Le second concerne les zones sur-denses, caractérisées par un niveau d'offre de soins particulièrement élevé.
Pour autant, la liste non exhaustive des mesures citées comme pouvant permettre de réduire les inégalités en matière de santé et d'assurer un rééquilibrage entre zones sous-denses et zones sur-denses comprend principalement des dispositifs incitatifs à l'activité en zone insuffisamment dotée - qu'il s'agisse du contrat de praticien territorial de médecine générale (PTMG), des divers contrats passés par l'ARS pour permettre aux professionnels exerçant au sein d'une structure sanitaire d'exercer également dans un cadre ambulatoire dans une zone sous-dense contre indemnisation, des aides attribuées par les collectivités territoriales pour favoriser l'installation ou le maintien de professionnels de santé dans des zones déficitaires du point de vue de l'offre de soins, de l'exonération d'impôt sur la rémunération perçue au titre de la permanence des soins effectuée dans une zone sous-dense, du contrat d'engagement de service public (CESP), ou encore des mesures définies dans le cadre des conventions passées entre les professionnels de santé et l'assurance maladie.
Vos rapporteurs relèvent que ce nouveau dispositif de régulation fait disparaître le dispositif du contrats santé solidarité actuellement prévu par l'article L. 1434-8 du code de la santé publique, et qui permet à l'ARS de proposer à des praticiens établis en zones sur-dotées de contribuer à répondre aux besoins de santé de la population des zones sous-dotées.
Autres dispositions relatives au PRS
L'article L. 1434-5 vise à garantir la sécurité juridique du PRS et de ses composantes (cadre d'orientation stratégique et schéma régional de santé) en limitant dans le temps la possibilité d'invoquer, par voie d'exception, l'illégalité de ces documents pour vice de forme ou de procédure. Les recours introduits sur ce motif ne peuvent l'être que dans un délai de six mois à compter de la prise d'effet du document en cause.
L'article L. 1434-6 prévoit l'intervention d'un décret en Conseil d'Etat pour préciser les conditions d'application des dispositions figurant au sein de cette première section. Quatre séries de précisions sont prévues :
- la première concerne les consultations préalables à l'adoption et les règles d'adoption du projet régional de santé, notamment en tant qu'elles permettent son articulation avec les autres documents de planification des politiques publiques ;
- la seconde porte sur les conditions dans lesquelles des activités et des équipements particuliers peuvent faire l'objet d'un schéma interrégional de santé ou d'un schéma régional de santé spécifique ;
- la troisième est relative aux modalités conventionnelles encadrant, d'une part, la participation des organismes et services d'assurance maladie à la définition et à la mise en oeuvre du PRS, et, d'autre part, la coordination avec les actions prévues dans le cadre des conventions d'objectifs et de gestion (COG) ;
- la quatrième enfin porte sur les conditions réglementaires encadrant la détermination par des directeurs généraux d'ARS des zones sur- et sous-denses en matière d'offre de soins, notamment s'agissant des modalités des consultations préalables.
L'article L. 1343-6-1 , introduit lors de l'examen du texte en séance publique à l'Assemblée nationale, prévoit l'adoption par chaque ARS d'un plan d'action pour l'accès à l'interruption volontaire de grossesse. Sans préjuger du fond de cette disposition, vos rapporteurs s'interrogent sur la nécessité de la prévoir dans la loi, ainsi que sur la pertinence de son emplacement.
Les évolutions relatives aux outils budgétaires : la préservation des crédits dévolus au secteur médico-social dans le nouveau cadre unifié de la programmation régionale
La deuxième section, relative aux « conditions de fongibilité des crédits » , réécrit l'article L. 1434-7 du code de la santé publique.
Celui-ci comporte d'abord un I relatif à la sanctuarisation des moyens dont dispose l'ARS pour le financement des actions tendant à la promotion de la santé, à l'éducation à la santé et à la prévention des maladies, des handicaps et de la perte d'autonomie. Ces moyens ne peuvent en effet être affectés au financement d'activités de soins ou de prises en charge et d'accompagnement médico-sociaux. Cette disposition permet donc, dans le nouveau cadre unifié de la planification régionale, de pérenniser le soutien financier accordé au secteur médico-social.
Il comporte ensuite un II qui, dans le même sens, sanctuarise les moyens financiers attribués par les ARS aux établissements et services médico-sociaux (ESMS) relevant de l'Ondam médico-social .
Le deuxième alinéa de ce II envisage les situations dans lesquelles un établissement ou service de santé convertirait tout ou partie de ses activités de soins financées par l'assurance maladie 91 ( * ) en prestations relevant de l'Ondam médico-social. Dans ce cas, les dotations régionales au secteur médico-social sont abondées des crédits correspondant à ces nouvelles activités. Il s'agit ainsi de favoriser les restructurations de l'offre sanitaire et sa reconversion vers le médico-social.
Territorialisation de la politique de santé et réforme de la démocratie sanitaire
La troisième section , relative aux « territoires et conseils territoriaux de santé », comprend les articles L. 1434-8 à L. 1434-10 du code de la santé publique dans une nouvelle rédaction.
Compétence de l'ARS pour la définition de différents territoires pertinents en matière de santé
La nouvelle rédaction proposée pour l'article L. 1434-8 dresse tout d'abord la liste des compétences de l'ARS pour l'établissement de différents zonages .
La première de ces compétences concerne la délimitation des territoires de la démocratie sanitaire, qui sont définis à l'échelle infrarégionale.
La seconde porte sur les deux zonages qui permettent d'orienter l'évolution de l'offre sanitaire dans le cadre défini par l'article L. 1434-3 : le premier concerne la répartition des activités de soins et des équipements médicaux lourds sur le territoire ; le second a pour objet l'application des règles de territorialité pour l'implantation des laboratoires de biologie médicale.
Il est par ailleurs prévu que, lorsque certaines actions nécessitent une mise en oeuvre dans un cadre territorial plus vaste que celui du seul territoire de compétence de l'ARS, un contrat interrégional peut être conclu à titre dérogatoire entre plusieurs directeurs généraux d'ARS.
Création des conseils territoriaux de santé
- Les « fragilités de la démocratie sanitaire régionale » ont été critiquées par différents rapports
Dans son rapport précité, la Cour des comptes a souligné un « risque d'essoufflement » du fonctionnement des instances sanitaires instaurées par la loi HPST . Celle-ci a mis en place un système reposant à la fois sur une conférence régionale de la santé et de l'autonomie (CRSA) et sur des conférences de territoires fonctionnant au niveau d'un bassin de vie, ces différentes instances ayant pour rôle de concourir par leurs avis à la définition de la politique régionale de santé.
Si les CRSA ont eu un rôle important durant le processus de concertation qui a précédé l'adoption de la première génération des PRS, notamment grâce au rythme soutenu de leurs réunions et à une composition rassemblant l'ensemble des acteurs de santé, l'apport des conférences de territoire ne paraît « pas avéré » . Parmi les raisons citées par la Cour pour expliquer cette situation figurent l'étroitesse de leurs missions réglementaires, l'hétérogénéité de leur fonctionnement, l'irrégularité de leur calendrier de réunion, la faiblesse de leur coordination avec les CRSA, la méconnaissance de l'ensemble des structures de la démocratie sanitaire, le manque de formation de certains de leurs membres ainsi que l'absentéisme de ces derniers.
Le rapport précité de la Mecss du Sénat faisait quelques mois auparavant un constat du même ordre , relevant « la diversité de fonctionnement » des conférences de territoire et la « quasi-absence d'articulation » entre ces conférences et les CRSA, dont résulte « une grande mobilisation d'énergie pour un intérêt encore limité ». Il concluait en s'interrogeant sur le point de savoir « si les conférences de territoire doivent rester obligatoires partout ».
- La réforme des instances de la démocratie sanitaire proposée par le présent article
L'article L. 1434-9 prévoit la création de conseils territoriaux de santé (CTS) , qui viennent se substituer aux actuelles conférences de territoire , prévues par l'article L. 1434-17. Il comporte par ailleurs d'autres dispositions relatives aux diagnostics territoriaux partagés et à la mise en oeuvre des PRS par le biais des contrats locaux de santé notamment conclus avec les collectivités territoriales. Il s'agit donc d'un ensemble de dispositions relatives à la démocratie sanitaire, à la fois dans le cadre de la préparation des PRS, de leur suivi et de leur application.
Le I prévoit que ces CTS sont constitués par le directeur général de l'ARS sur chacun des territoires de la démocratie sanitaire définis à l'échelle infrarégionale, en application du 1° de l'article L. 1434-8.
Il détermine également, de manière non exhaustive, la composition des CTS, auxquels participent des représentants des élus des collectivités locales, des services départementaux de la protection maternelle et infantile (PMI) ainsi que des différentes catégories d'acteurs du système de santé du territoire concerné. Cette liste est plus précise que celle prévue par l'article L. 1434-17, qui vise uniquement les « représentants des différentes catégories d'acteurs du système de santé du territoire concerné, dont les usagers du système de santé ».
Il est précisé que les CTS comprennent une formation spécifique dédiée à l'expression des usagers , qui intègre la participation des personnes en situation de pauvreté ou de précarité, ainsi qu'une commission spécialisée pour les questions relatives à la santé mentale .
Il est enfin précisé, dans une disposition assez obscure, que les CTS veillent à conserver la spécificité des dispositifs et des démarches locales de santé fondées sur la participation des habitants.
Le II porte sur les missions des CTS, que le projet de loi entend articuler avec les nouvelles formes d'organisation prévues aux articles 12 et 12 bis .
Le CTS participe en premier lieu à la réalisation du diagnostic territorial partagé , en s'appuyant pour ce faire sur les projets des équipes de soins primaires et des communautés professionnelles territoriales de santé (CPTS) - que votre commission se propose de fondre dans le dispositif actuel des pôles de santé.
Le CTS contribue par ailleurs à l'élaboration, à la mise en oeuvre, au suivi et à l'évaluation du PRS . Il est précisé que cette mission porte en particulier sur les dispositions relatives à l'organisation des parcours de santé.
En lien avec l'URPS, il participe également au suivi de deux dispositifs , sur lesquels il dispose d'un droit d'information : d'une part, les plates-formes territoriales d'appui à la coordination des parcours de santé complexes (introduites par l'article 14 du présent projet de loi) ; d'autre part, les contrats territoriaux et locaux de santé.
Il est enfin précisé que l'ensemble de ces travaux doit faire l'objet d'une information, réalisée par l'ARS, auprès des équipes de soins primaires et des CPTS auxquelles votre commission a substitué les PRS de santé.
Le III définit l'objet, le contenu ainsi que les conditions d'élaboration du diagnostic territorial partagé .
Celui-ci doit permettre d'identifier les besoins de la population en matière sanitaire, sociale et médico-sociale à partir de données d'observation et en tenant compte, d'une part, des caractéristiques géographiques et saisonnières du territoire concerné, et, d'autre part, des besoins des personnes exerçant une activité saisonnière.
Cette identification des besoins doit permettre dans le même temps de mettre au jour les insuffisances en termes d'offre, d'accessibilité, de coordination et de continuité des services sanitaires, sociaux et médico-sociaux. La démarche doit notamment porter sur les soins palliatifs, étant précisé qu'elle doit favoriser les modes de prise en charge sans hébergement.
L'élaboration de ce diagnostic doit se fonder, le cas échéant, sur les travaux des commissions créées par les collectivités locales pour traiter des questions de santé, et notamment sur les propositions des conseils locaux de santé.
Il est enfin précisé qu'une attention particulière doit être portée aux quartiers prioritaires de la politique de la ville et aux zones de revitalisation rurale (ZRR).
Dans le champ de la santé mentale, l'établissement du diagnostic territorial partagé fait l'objet de modalités spécifiques prévues par l'article L. 3221-2 (article 13 du présent projet de loi).
Le IV prévoit que la mise en oeuvre du PRS peut être faite au travers de contrats locaux de santé (CLS) , qui associent notamment les collectivités territoriales et leurs groupements à l'ARS. Ces CLS portent sur la promotion de la santé, la prévention, les politiques de soins et l'accompagnement médico-social et social. Cette disposition reprend quasiment dans les mêmes termes celle qui figure actuellement à l'article L. 1434-17.
Au plan local coexistent donc trois catégories de contrats passés par l'ARS avec les différents acteurs du territoire de santé : les contrats locaux de santé, qui associent principalement les collectivités territoriales à l'ARS ; les contrats territoriaux de santé, qui lui associent les professionnels de santé ; les contrats pluriannuels d'objectifs et de moyens (CPOM) passés avec les centres et les maisons de santé.
L'article L. 1434-10 renvoie à un décret en Conseil d'Etat la fixation des conditions de détermination des différents zonages par l'ARS, ainsi que celle de la composition et des modalités de fonctionnement et de désignation des membres des conseils territoriaux de santé.
Le paragraphe V prévoit un dispositif expérimental permettant aux usagers du système de soins de saisir le conseil territorial de santé de demandes de médiation en santé, de plaintes et de réclamations .
Les insuffisances du système actuel de médiation ont été dénoncées par le récent rapport de Claire Compagnon sur la démocratie sanitaire, qui relevait à la fois l'ambiguïté de la position des médiateurs, un manque de collégialité dans l'exercice de la médiation, le découpage artificiel entre les différentes médiations associées aux situations rencontrées par les usagers, et enfin l'insuffisance du recours à la médiation.
En réponse à ce constat, le présent article prévoit que l'Etat peut autoriser les conseils territoriaux de santé à être saisis de demandes de médiation, mais aussi de plaintes et de réclamations. Cette expérimentation vaut pour une durée de cinq ans , ses modalités et conditions étant prévues par un décret en Conseil d'Etat.
Il est précisé que les conseils territoriaux de santé ont pour missions de faciliter les démarches des usagers, de les informer de leurs droits et de les orienter, de les assister dans l'expression de leurs griefs auprès des professionnels ou établissements concernés. Les membres des conseils territoriaux de santé sont par ailleurs astreints au secret professionnel.
Vos rapporteurs soulignent que cette mission confiée aux conseils territoriaux de santé ne s'accompagne pas de la disparition des voies de recours actuellement ouvertes aux usagers. Il est d'ailleurs précisé que lorsque la réclamation concerne un établissement de santé, l'intervention du conseil territorial est effectuée en lien avec la commission des usagers.
Le renforcement des missions des ARS dans le domaine de la promotion de la santé et de la prévention
Le 2° du paragraphe I du présent article modifie l'article L. 1431-2 du code de la santé publique, qui recense les différentes missions confiées aux ARS, principalement pour y ajouter des précisions relatives aux compétences des ARS en matière de prévention et de promotion de la santé.
Ses a) , c) , d) , e) et f) incluent ces deux aspects dans les dispositions relatives à la deuxième grande mission confiée aux ARS, à savoir la régulation, l'orientation et l'organisation de l'offre de soins, et qui sont listées au 2° de cet article.
Le g) complète ce 2° par deux nouveaux alinéas notamment relatifs à l'articulation de cette mission des ARS avec les acteurs de la recherche :
- un k) prévoit que l'analyse des besoins et de l'offre en formation pour les professionnels des secteurs sanitaire et médico-social se fait en lien avec les universités et les collectivités territoriales concernées.
- un l) dispose que l'organisation territoriale de la recherche en santé associe aux ARS, outre l'ensemble des acteurs de santé, les universités, les établissements de santé ainsi que les établissements publics à caractère scientifique ou technologique ou tout autre organisme de recherche.
Les mesures de coordination et relatives à l'entrée en vigueur des réformes opérées
Les mesures de coordination
Le 3° du paragraphe I effectue, au sein du chapitre du code de la santé publique relatif à l'organisation et au fonctionnement des ARS, diverses coordinations du même ordre, ou visant à mettre ces dispositions en cohérence avec les différentes modifications introduites par l'article 38.
Il est à noter que son a) introduit au sein de l'article L. 1432-1, relatif au statut et à l'organisation interne des agences, un nouvel alinéa tendant à ce que les commissions de coordination des politiques publiques de santé prennent en compte la lutte contre les inégalités sociales et territoriales de santé, et rendent compte d'actions précises de lutte en la matière.
Il est par ailleurs précisé que les délégations territoriales mises en place dans les départements par les ARS peuvent l'être à l'échelle d'un ou de plusieurs départements.
Le 4° du paragraphe I complète les dispositions de l'article L. 1433-2, qui porte sur les contrats pluriannuels d'objectifs et de moyens (Cpom) passés entre chaque ARS et les ministres en charge de la santé, de l'assurance maladie, des personnes âgées et des personnes handicapées.
Il introduit tout d'abord des précisions quant au contenu de ces Cpom, qui doivent définir les objectifs et priorités de chaque ARS pour la mise en oeuvre de la SNS et des plans ou programmes nationaux de santé, qui se trouvent déclinés dans le PRS. Ils doivent également comporter un volet relatif à la maîtrise des dépenses de santé et fixer des objectifs chiffrés d'économie.
Il fait par ailleurs passer de quatre à cinq ans la durée de ces Cpom, qui demeurent révisables chaque année.
Est enfin prévue la mise en place d'un suivi et d'une évaluation de la mise en oeuvre des objectifs ainsi fixés.
Le 5° du paragraphe I procède également à une coordination, de même que les paragraphes II et III (respectivement dans le code général des impôts et le code de l'éducation).
Les dispositions relatives à l'entrée en vigueur de la réforme de l'organisation territoriale en matière sanitaire
Le paragraphe IV prévoit tout d'abord, dans un A , que le dispositif des PRS tels que définis et structurés par le présent projet de loi entre en vigueur au plus tard le 1 er janvier 2018 . Dans l'intervalle, le PRS en cours reste applicable.
Le C prévoit que les zonages actuellement définis pour l'élaboration et la mise en oeuvre des mesures relatives à la répartition de l'offre de soins restent en vigueur jusqu'à la publication de l'arrêté du directeur général de l'ARS prévu par l'article L. 1434-4, dans sa rédaction résultant du projet de loi.
Le D prévoit le fonctionnement des conférences de territoire jusqu'à la mise en place des conseils territoriaux de santé.
La réforme du dispositif d'organisation du système de santé face aux situations sanitaires exceptionnelles
La mesure proposée par le 6° du paragraphe I du présent article , qui modifie le chapitre premier du titre III du livre premier de la troisième partie du code de la santé publique, relatif aux mesures d'urgence en cas de menace sanitaire grave, vise à réformer les outils de réponse aux situations sanitaires exceptionnelles .
En l'état actuel du droit, deux outils, qui ont été prévus par la loi de santé publique de 2004 92 ( * ) , sont mobilisables dans de tels cas, en fonction de l'ampleur et de la gravité de la situation : l'article L. 3131-7 du code de la santé publique prévoit un « plan blanc » en cas de crise à l'échelle d'un établissement, tandis que l'article L. 3131-8 du même code prévoit un « plan blanc élargi » qui donne la possibilité au préfet de procéder à la réquisition de biens et services.
La réforme proposée consiste à mettre en place, en sus de ces deux outils, un nouveau dispositif dénommé « Orsan » (pour « organisation de la réponse du système de santé en cas de situation sanitaire exceptionnelle »), mis en oeuvre principalement au niveau de la région , et dont le pilotage sera confié aux ARS . Selon l'étude d'impact annexée au présent projet de loi, il vise à assurer la continuité entre le fonctionnement habituel du système de santé et la réponse opérationnelle à apporter aux crises , ce qui passera par une adaptation des parcours de soins utilisés en routine et une meilleure exploitation des capacités propres du système de santé - par opposition aux démarches reposant sur la réquisition.
Ce dispositif Orsan, qui existe depuis 2014, a été pour la première fois déclenché à l'été 2014 dans l'éventualité de la prise en charge de patients touchés par le virus Ebola. Il comprend cinq volets correspondant à cinq situations sanitaires distinctes, auxquelles répondent cinq modalités spécifiques d'organisation de l'offre de soins . Celles-ci visent à accueillir massivement des victimes non contaminées, à prendre en charge un afflux de patients à la suite d'un événement climatique, à gérer une épidémie ou une pandémie sur le territoire national (ce qui peut passer par l'organisation d'une campagne de vaccination exceptionnelle par le système de santé), à prendre en charge un risque biologique connu ou émergent, ou enfin à prendre en charge un risque nucléaire, radiologique ou chimique (NRC).
Les moyens mobilisés consistent d'abord à réorganiser l'offre de soins et à réaffecter ses ressources vers les priorités identifiées. Il peut être procédé, dans un second temps, à un renforcement des moyens locaux, que ce soit par un rappel du personnel hospitalier, un renforcement de la permanence des soins ambulatoires, ou encore par une ouverture de lits supplémentaires. Dans un troisième temps, et en cas d'insuffisance des moyens locaux, des moyens peuvent être déployés à l'échelle nationale, notamment par le biais de la mobilisation de réservistes de l'Eprus.
Le a) prévoit la suppression des dispositions de l'article L. 3131-7 relatives à la mise en oeuvre opérationnelle du plan blanc d'établissement et n'en laisse subsister que la définition. Cet article ne prévoit donc plus que le principe du premier alinéa selon lequel « chaque établissement de santé est doté d'un dispositif de crise dénommé plan blanc d'établissement, qui lui permet de mobiliser immédiatement les moyens de toute nature dont il dispose en cas d'afflux de patients ou de victimes ou pour faire face à une situation sanitaire exceptionnelle ».
Le b) modifie l'article L. 3131-8 de la même manière, en amendant la dénomination du plan blanc élargi, qui se voit rebaptisé en « plan départemental de mobilisation ». Après modification, l'article prévoit donc la possibilité pour le préfet, en cas de situation sanitaire grave, notamment caractérisée par un afflux de patients ou de victimes, de déclencher le plan départemental de mobilisation et de procéder aux réquisitions nécessaires de tous biens et services. Il lui est ainsi possible de requérir le service de tout professionnel de santé, indépendamment de son mode d'exercice, ainsi que de tout établissement de santé ou établissement médico-social. Il prévoit par ailleurs une obligation d'information sans délai du directeur général de l'ARS, des services d'urgence, ainsi que des collectivités territoriales concernées.
Le c) modifie l'article L. 3131-11 , qui renvoie à un décret en Conseil d'Etat pour la mise en oeuvre des dispositions de ce chapitre relatif aux mesures d'urgence en cas de situation sanitaire exceptionnelle. Il est ainsi prévu que le contenu et les modalités d'élaboration du dispositif Orsan sont fixés par un décret en Conseil d'Etat. Ce c) effectue également une coordination.
II - La position de la commission
Vos rapporteurs ne peuvent qu'être favorables à la volonté de simplification des plans régionaux de santé, dont les difficultés d'élaboration et la longueur excessive - le mot est faible - ont été unanimement dénoncées lors de leur première mise en oeuvre .
Ils soulignent la nécessité de préserver la structuration en deux parties telle qu'elle a été initialement proposée, et de ne pas alourdir à nouveau ces documents programmatiques en prévoyant l'obligation d'y faire figurer certaines dispositions portant sur des problèmes spécifiques. Sur proposition des rapporteurs, votre commission a donc adopté un amendement supprimant les dispositions introduites à l'Assemblée nationale sur l'adoption de volets relatifs à la prévention des maladies vectorielles ( amendement COM-417 ). Elle a également adopté un amendement des rapporteurs supprimant les dispositions relatives à l'élaboration d'un plan d'action pour l'accès à l'interruption volontaire de grossesse: sans préjuger du fond, il ne paraît pas utile de prévoir dans la loi des mesures qui pourront de toute façon être prises par chaque ARS ( amendement COM-419 ).
Vos rapporteurs s'interrogent sur la reconduction quasiment en l'état des conférences territoriales de santé - assortie d'un simple changement cosmétique de dénomination en conseils territoriaux de santé -, dont l'utilité a pourtant été récemment questionnée aussi bien par la Mecss du Sénat que par la Cour des comptes .
La définition de leurs compétences reste en effet presque inchangée, de même que leur composition, qui se voit simplement étoffée par la mention explicite de la présence d'élus locaux et de représentants de la PMI. Surtout, il subsiste encore deux étages de concertation, avec les CRSA et les CTS, sans que rien ne soit précisé dans le but d'améliorer leur coordination : les CTS devraient donc continuer de constituer des CRSA en miniature. En outre, il continue de subsister des strates intermédiaires au sein de ces structures, telles que les commissions de coordination des politiques publiques de santé.
On voit mal comment une telle réforme pourrait permettre de remédier aux problèmes évoqués par les différents acteurs entendus par la Mecss, et qui portaient notamment sur la lourdeur des concertations à mener du fait de cette structuration de la démocratie sanitaire, sans que l'intérêt de la concertation menée au niveau des conférences de territoire ne puisse être véritablement démontré . Cette situation pose question quant à la réelle ambition d'un projet de loi présenté comme une réforme de simplification, et surtout quant à son absence de décision face à l'inutile dispersion des énergies et des bonnes volontés, pourtant bien réelles, au niveau local.
Quant au dispositif expérimental permettant aux usagers du système de santé de saisir les conseils territoriaux de demandes de médiation, de plaintes et de réclamation, vos rapporteurs soulignent qu'il ne s'accompagne pas de la disparition des voies de recours actuellement ouvertes aux usagers. Loin d'apporter une quelconque simplification au paysage certes complexe des recours en matière de santé, cette mesure ne peut que complexifier encore la situation, - d'autant qu'elle est confiée à des instances qui n'ont pas su démontrer leurs qualités opérationnelles.
Votre commission a donc, sur proposition de ses rapporteurs, supprimé ces instances qui, en l'état actuel, ne semblent pas avoir d'autre effet que celui de complexifier le paysage de la démocratie sanitaire - les CRSA comme les conseils locaux de santé constituant des acteurs plus opérationnels et mieux identifiés ( amendement COM-412 ).
Vos rapporteurs se félicitent de la reconnaissance dans la loi du dispositif Orsan, qui, reposant sur l'adaptation du fonctionnement normal du système de soins, offre une réponse plus adaptée aux crises sanitaires que celle de la réquisition , qui ne doit être utilisée qu'en dernier recours - il suffit pour en être convaincu de se souvenir de la gestion désastreuse de la pandémie H1N1 en 2009.
Ils ont par ailleurs proposé plusieurs modifications rédactionnelles ( amendements COM-414, COM-415, COM-416, COM-418, COM-420, COM-421, COM-422 et COM-423 ) à cet article, dont la rédaction présente un caractère particulièrement complexe et obscur.
Votre commission a par ailleurs adopté, à l'initiative de ses rapporteurs, un amendement procédant à une mise en cohérence des règles d'autorisation dans le secteur médico-social avec la mise en place des schémas régionaux de santé ( amendement COM-413 ). Cet amendement sécurise également les conditions dans lesquelles une structure médico-sociale peut être accompagnée lorsqu'elle ne répond plus aux objectifs fixés par le schéma régional de santé : un contrat pluriannuel d'objectifs et de moyens devra lui être proposé, dans des délais clairement définis, afin de lui permettre de faire évoluer son activité.
Votre commission a adopté cet article ainsi modifié.
Article 38 bis
[supprimé]
(art. L. 1431-2 du code de la santé
publique)
Association de tous les acteurs concernés
à la
régulation de l'offre de services de santé
Objet : Cet article, inséré par l'Assemblée nationale, accroît le nombre d'acteurs avec lesquels il est prévu que les agences régionales de santé (ARS) se concertent pour réguler l'offre de services de santé.
I - Le dispositif proposé
Cet article, issu d'un amendement de Valérie Boyer en commission à l'Assemblée nationale, tend à modifier l'article L. 1431-2 du code de la santé publique relatif aux missions des ARS pour prévoir qu'elles régulent l'offre de services de santé après concertation, notamment avec les différents acteurs de santé et non pas avec les seuls professionnels de santé.
II - La position de la commission
Votre commission comprend l'objectif de cet amendement qui est de prévoir une concertation avec les représentants des usagers des services de santé. Elle considère néanmoins que cette concertation est déjà possible et que la rédaction proposée par l'article n'apporte pas de modification substantielle à l'état du droit.
Votre commission a donc adopté un de ses rapporteurs tendant à supprimer cet article ( amendement COM-424 ).
Votre commission a supprimé cet article.
Article 38 ter
(art. L. 3115-1
et L. 3115-3 du code de la santé publique)
Contrôles sanitaires
aux frontières
Objet : Cet article, inséré par l'Assemblée nationale, précise les catégories de personnels susceptibles d'effectuer des contrôles sanitaires aux frontières.
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement adopté en séance publique à l'Assemblée nationale. Il se compose de deux points.
Le 1° propose de modifier l'article L. 3115-1 du code de la santé publique pour prévoir dans le cadre des mesures d'application du Règlement sanitaire international, que les agents des ministères, notamment ceux du ministère de la défense, sont habilités par le représentant de l'État dans le département à assurer le contrôle sanitaire aux frontières. L'habilitation est limitée au périmètre du département.
Il est donc proposé que l'habilitation des agents du ministère de la défense (service de santé des armées) soit délivrée par le ministre de la défense. Le contrôle de ces agents serait limité aux ports et aéroports militaires, aux aéronefs et navires militaires ainsi qu'aux moyens de transport civils affrétés par le ministère de la défense (transport de matériel lors de l'ouverture ou de la fermeture d'un théâtre d'opération extérieure, par exemple). Cette disposition permet l'intervention des agents du ministère de la défense à tout moment sur l'ensemble du territoire. Il est également proposé que le représentant de l'État puisse habiliter des agents travaillant sur les plateformes portuaires et aéroportuaires permettant ainsi une intervention rapide et à tout moment.
Le 2° propose de modifier l'article L. 3115-3 pour prévoir que les conditions et les critères d'habilitation des agents portuaires et aéroportuaires soient définis par décret en Conseil d'État.
C'est également par décret en Conseil d'État que seront définies les interventions des services médicaux des points d'entrée dans le cadre du contrôle sanitaire aux frontières et des missions dévolues au centre de santé.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 39
(art. L. 1431-2, L.
1435-12 [nouveau]
et L. 4001-1 [nouveau] du code de la santé
publique)
Renforcement des dispositifs d'alerte sanitaire
Objet : Cet article tend à définir le rôle des agences régionales de santé (ARS) dans le dispositif d'alerte sanitaire et à renforcer la participation des professionnels de santé.
I - Le dispositif proposé
Cet article se compose de deux parties.
Le I est divisé en deux points.
Le 1° propose de modifier les missions des ARS énumérées à l'article L. 1431-2 pour préciser que celles-ci sont également en charge, dans le cadre de leur mission d'organisation de la veille sanitaire, de la transmission des signalements d'événements sanitaires.
Le 2° propose de compléter le chapitre relatif aux moyens d'intervention des ARS par une nouvelle section relative à l'organisation régionale des vigilances sanitaires, composée d'un article unique. Celui-ci prévoit que les ARS doivent constituer un réseau régional de vigilance et d'appui en lien avec les agences sanitaires compétentes et selon des modalités définies par décret en Conseil d'Etat.
Le II propose d'insérer à la tête du livre du code de la santé publique relatif aux professionnels de santé un titre préliminaire définissant leurs missions de santé publique, lesquelles sont au nombre de trois :
les obligations déclaratives en matière de vigilance sanitaire ;
la participation aux actions mises en oeuvre par l'ARS dans un contexte d'urgence sanitaire ;
la participation volontaire aux actions de veille, de surveillance et de sécurité sanitaire.
II - La position de la commission
Votre commission estime que cet article est en décalage par rapport à l'importance des enjeux en matière de vigilance sanitaire et aux annonces de la ministre chargé de la santé en ce domaine. Un meilleur maillage territorial, sous l'égide des ARS, sera sans doute utile, mais le problème essentiel reste le manque de moyens d'analyse des événements sanitaires.
De ce point de vue, l'inscription comme mission de service public des actions organisées par les ARS en cas d'urgence sanitaire ne doit pas faire oublier les erreurs commises dans la gestion de la grippe A (H1N1) au cours de laquelle le réseau des professionnels de santé libéraux avait été écarté à mauvais escient.
L'inscription de ces mesures comme mission de santé publique et non comme mission de service public pose une double difficulté. D'une part, il convient d'affirmer clairement que les professionnels de santé participant à ces missions seront rémunérés et assurés par l'Etat ; d'autre part, la notion de mission de santé publique proposée par cet article peut être vue comme restrictive, dans la mesure où la prise en charge des besoins en santé de la population peut aussi être considérée comme une mission de santé publique. Enfin, il n'y a pas lieu de créer, dans le code de la santé publique un titre liminaire au livre portant sur les professionnels de santé en incluant uniquement des dispositions relatives à la vigilance sanitaire qui existent déjà.
Votre commission a donc adopté un amendement des rapporteurs afin de supprimer ce titre liminaire et de prévoir la mise à disposition des agences sanitaires d'un fichier d'adresses électroniques des professionnels de santé susceptible d'être utilisé en cas d'urgence sanitaire ( amendement COM-425 ).
Votre commission a adopté l'article ainsi modifié.
Article 39 bis
(art. L.
1413-14 du code de la santé publique)
Extension du champ de
déclaration des infections nosocomiales
et événements
graves liés à des soins
Objet : Cet article, inséré par l'Assemblée nationale, étend et complète l'obligation qui pèse sur les professionnels de santé en cas de survenue d'un événement indésirable.
I - Le dispositif proposé
Cet article, issu d'un amendement de notre collègue député Gérard Bapt, adopté en séance publique à l'Assemblée nationale, tend à compléter l'article L. 1413-14 du code de la santé publique relatif aux obligations de déclaration des infections et événements indésirables pour l'étendre aux infections associées aux soins quel qu'en soit le secteur (ville, médico-social et établissements de santé).
Doivent également être déclarés les infections et événements liés aux actes médicaux à visée esthétique, qui ne sont généralement pas considérés comme des « traitements » à visée thérapeutique.
Enfin, il est précisé que les professionnels concernés doivent analyser les causes des infections et événements indésirables qu'ils déclarent.
II - La position de la commission
Votre commission est favorable à cet article qui vient compléter le dispositif de vigilance sanitaire mis en place par la loi de santé publique de 2004.
Votre commission a adopté cet article sans modification.
CHAPITRE II
RENFORCER L'ALIGNEMENT STRATÉGIQUE
ENTRE L'ÉTAT ET L'ASSURANCE MALADIE
Article 40
(art.
L. 182-2-1-1 et L. 182-2-3 du code de la sécurité
sociale ;
art. L. 1431-2 et L. 1433-1 du code de la santé
publique)
Plan national de gestion du risque
Objet : Cet article prévoit la mise en place d'un plan de gestion du risque d'une durée de deux ans issu d'un contrat entre l'Union nationale des caisses d'assurance maladie (Uncam) et l'Etat et comportant des déclinaisons régionales.
I - Le dispositif proposé
Cet article se compose de deux parties.
Le I est divisé en trois points.
Le 1° propose de modifier l'article L. 182-2-1-1 issu de la loi HPST de 2009 93 ( * ) , qui avait mis en place un contrat entre l'Etat et l'Union nationale des caisses d'assurance maladie (Uncam), destiné à fixer les objectifs pluriannuels de gestion du risque communs aux trois régimes membres de l'union.
Le contrat entre l'Uncam et l'autorité compétente de l'Etat prend le nom de « plan national de gestion du risque et d'efficience du système de soins » et sa durée est limitée à deux ans. Le contenu de ce plan n'est pas spécifié, contrairement à l'actuel article L. 182-2-1-1 qui précise que le contrat vise « à promouvoir des actions relatives à la prévention et l'information des assurés, ainsi qu'à l'évolution des pratiques et de l'organisation des professionnels de santé et des établissements de santé, de manière à favoriser la qualité et l'efficacité des soins ». Mais il est précisé que le plan définit au sein de programmes nationaux les actions concourant à la mise en oeuvre de ces objectifs et relevant de chacun de ses signataires. Ces programmes nationaux sont établis par un Comité national de la gestion du risque et de l'efficience du système de soins dont la composition et le fonctionnement sont définis par arrêté.
Le plan national est décliné en plans régionaux pluriannuels qui prennent la forme d'un contrat élaboré sur la base d'un contrat type défini par le collège des directeurs généraux d'ARS. Ce contrat est signé par le directeur général de l'ARS et par le représentant de l'Uncam désigné par son directeur général ou, à défaut, par arrêté du ministre.
Le but du plan régional est d'adapter les actions nationales aux spécificités territoriales et de prévoir éventuellement des actions spécifiques.
Le suivi de la mise en oeuvre de l'ensemble des plans est assuré par le Comité national.
Le 2° propose de modifier l'article L. 182-2-3 pour prévoir que le conseil de l'Uncam délibère sur les orientations relatives au projet national de gestion des risques et d'efficience du système de soins.
Le 3° procède à une coordination.
Le II propose de modifier le code de la santé publique. Il se compose de deux points.
Le 1° complète les missions des ARS pour prévoir qu'elles définissent et mettent en oeuvre, avec les organismes d'assurance maladie et la CNSA, les actions régionales déclinant ou complétant le plan national de gestion du risque et d'efficience du système de soins.
Le 2° prévoit que le collège des directeurs généraux des ARS définit le contrat régional type et procède à des coordinations.
II - La position de la commission
Votre commission est favorable à cet article qui permettra une meilleure articulation entre les actions de l'assurance maladie et celles des ARS en matière de gestion du risque.
Elle a adopté un amendement de ses rapporteurs prévoyant que le projet de convention entre l'Etat et l'Uncam soit soumis avant sa signature aux commissions permanentes des assemblées en charge de la sécurité sociale (amendement COM-426) .
Votre commission a adopté cet article ainsi modifié.
Article 40 bis
[supprimé]
(art. L. 221-1 du code de la sécurité
sociale)
Présence de données sexuées dans le rapport
d'activité
et de gestion de la Caisse nationale d'assurance
maladie
Objet : Cet article, inséré par l'Assemblée nationale, donne un statut légal au rapport annuel d'activité et de gestion de la Caisse nationale d'assurance maladie (Cnam) pour prévoir qu'il contient des données sexuées, concernant en particulier les accidents du travail et les maladies professionnelles.
I - Le dispositif proposé
Cet article, issu d'un amendement de la présidente Catherine Coutelle et plusieurs de ses collègues, adopté en commission à l'Assemblée nationale, propose de compléter l'article L. 221-1 du code de la sécurité sociale relatif aux missions de la caisse nationale de l'assurance maladie des travailleurs salariés pour prévoir qu'elle publie chaque année un rapport d'activité et de gestion contenant des données sexuées, concernant en particulier les accidents du travail et les maladies professionnelles.
II - La position de la commission
Votre commission reconnaît l'intérêt que présente le rapport dit « charges et produits » publié chaque année par la Cnam, qui comporte des informations et recommandations précieuses pour comprendre l'état de santé de la population et les enjeux auxquels fait face notre système d'assurance maladie et assurer sa soutenabilité.
La présence de données sexuées pourrait être un complément utile aux données déjà présentes. Votre commission estime néanmoins qu'il n'appartient pas à la loi de définir le contenu du rapport annuel de la Cnam. Elle souligne par ailleurs que les branches maladie et accidents du travail et maladie professionnelles du régime général sont distinctes même si elles sont regroupées administrativement et qu'un rapport unique aux deux branches n'apparaît pas nécessairement cohérent. Elle a donc adopté un amendement des rapporteurs tendant à supprimer cet article ( amendement COM-427) .
Votre commission a supprimé cet article.
Article 41
(art. L. 162-5, L.
162-14-4 et L. 162-14-5 [nouveaux],
L. 162-14-1-2, L. 162-15 et
L. 182-2-3 du code de la sécurité sociale
et art. L.
1432-2 et L. 4031-2 du code de la santé publique)
Principes cadres
définis par l'État
pour la négociation des conventions
nationales
Objet : Cet article prévoit que l'Etat fixe les principes cadres pour la négociation par la Cnam des conventions nationales.
I - Le dispositif proposé
Cet article se compose de quatre parties.
Le I prévoit (article L. 162-14-4) que les conventions nationales signées entre les professionnels de santé et l'assurance maladie peuvent être adaptées au plan régional, sur la base de contrats-types nationaux, pour promouvoir l'installation des professionnels de santé dans les zones sous-denses. Les autres mesures conventionnelles peuvent également être adaptées à l'exception de celles relatives aux tarifs. Le directeur général de l'ARS arrête les contrats-types régionaux comportant les adaptations. Cette disposition remplace la possibilité de clauses locales particulières actuellement possibles dans le cadre des conventions nationales (article L. 162-5).
Chaque professionnel de santé ou centre de santé conventionné peut signer un ou plusieurs contrats régionaux avec le directeur général de l'agence régionale de santé (ARS) et le représentant de l'Uncam.
Le coût de ces mesures est pris en compte dans l'Ondam.
Le texte proposé pour le nouvel article L. 162-14-5 prévoit que les ministres en charge de la santé et de la sécurité sociale peuvent définir conjointement les lignes directrices préalablement aux accords, contrats et conventions signés entre l'Uncam et les professionnels de santé.
Le I et le I bis procèdent également à la fusion du collège des chirurgiens, anesthésistes et obstétriciens et de celui des spécialistes autres que de médecine générale. Cette modification est applicable après la prochaine élection aux URPS.
Le II et le III procèdent à des coordinations.
II - La position de la commission
Votre commission est favorable à cet article qui reprend une préconisation du rapport qu'elle a commandé à la Cour des comptes sur les relations conventionnelles entre l'assurance maladie et les professions libérales de santé 94 ( * ) .
Votre commission a adopté cet article sans modification.
Article 41 bis
[supprimé]
Expérimentations spécifiques aux
départements d'outre-mer
en matière de dépistage,
d'organisation des soins et de recherche
Objet : Cet article, inséré par l'Assemblée nationale, permet la mise en oeuvre d'expérimentations spécifiques dans les départements d'outre-mer (Dom) pour faire face à des situations sanitaires exceptionnelles.
I - Le dispositif proposé
Le présent article a été inséré par l'Assemblée nationale lors de l'examen du texte en séance publique sur proposition de Mme Monique Orphé et de plusieurs de ses collègues. Il permet au ministre chargé de la santé ainsi qu'aux agences régionales de santé (ARS) de mettre en oeuvre des expérimentations spécifiques dans les Dom dans le domaine du dépistage, de l'organisation des soins et de la recherche afin de faire face à des « situations sanitaires exceptionnelles ». Un décret en Conseil d'Etat devra préciser les conditions dans lesquelles ces expérimentations pourront être mises en oeuvre.
II - La position de la commission
Les situations de crise sanitaire justifient le recours à des moyens exceptionnels. L'article L. 3131-1 du code de la santé publique prévoit notamment qu' « en cas de menace sanitaire grave appelant des mesures d'urgence, notamment en cas de menace d'épidémie, le ministre chargé de la santé peut, par arrêté motivé, prescrire dans l'intérêt de la santé publique toute mesure proportionnée aux risques courus et appropriée aux circonstances de temps et de lieu afin de prévenir et de limiter les conséquences des menaces possibles sur la santé de la population ».
Par ailleurs, un dispositif de veille, d'alerte et de réponse aux situations sanitaires graves existe et repose notamment sur l'Institut de veille sanitaire (InVS) ainsi que sur l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus), qui a pour mission de mobiliser la réserve sanitaire.
L'ensemble de ces dispositions étant applicable aussi bien au territoire hexagonal qu'aux départements et régions d'outre-mer, l'objet de cet article semble satisfait. Par conséquent, vos rapporteurs estiment que ces dispositions, qui ne s'articulent avec aucun dispositif prévu par le code de la santé publique, sont inutiles et n'ont donc pas leur place dans le présent projet de loi.
Au demeurant, la nature des mesures envisagées n'apparaît pas clairement. Si les expérimentations s'inscrivent dans le cadre de compétences qu'exercent déjà les autorités visées (le ministre de la santé et les ARS), on voit mal l'apport de cet article. S'il s'agit de permettre à ces autorités de déroger à des dispositions légales ou règlementaires, il existe un doute sérieux quant à la conformité de cette disposition à la Constitution, le recours à l'expérimentation étant strictement encadré.
Votre commission a donc adopté un amendement des rapporteurs tendant à supprimer le présent article (amendement COM-428) .
Votre commission a supprimé cet article.
CHAPITRE III
RÉFORMER LE SYSTÈME
D'AGENCES SANITAIRES
Article 42
Habilitation
à réformer le système d'agences sanitaires par
ordonnance
Objet : Cet article habilite le Gouvernement à réformer le système d'agences sanitaires par ordonnance, en particulier par la création d'une Agence nationale de santé publique résultant de la fusion de l'Institut de veille sanitaire (InVs), l'Institut de prévention et d'éducation pour la santé (Inpes) et l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus).
I - Le dispositif proposé
Le présent article habilite le Gouvernement à prendre, dans les conditions prévues par l'article 38 de la Constitution, plusieurs séries d'ordonnances afin de réformer les opérateurs de l'État dans le domaine sanitaire.
Il comporte sept paragraphes.
Le paragraphe I autorise le Gouvernement, dans un délai de six mois à compter de la promulgation de la présente loi, à prendre des ordonnances pour :
- mieux coordonner l'exercice des missions des agences sanitaires « en veillant à la cohérence des actions mises en oeuvre dans ces domaines » ( alinéa 2 ). Le Gouvernement indique qu'il compte officialiser le comité d'animation du système d'agences (CASA) , présidé par le directeur général de la santé et qui réunit périodiquement l'ensemble les directeurs ou présidents des agences sanitaires, en vue de coordonner l'exercice de leurs missions ;
- instituer une « Agence nationale de santé publique » résultant de la fusion de l'Institut de veille sanitaire (InVS), l'Institut national de prévention et d'éducation pour la santé (Inpes) et l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus). Cet établissement a vocation à reprendre l'ensemble des compétences et des pouvoirs exercés par les trois agences ainsi que leurs biens, personnels, droits et obligations. Il est précisé qu'il pourra s'appeler « Santé publique France » pour sa communication nationale et internationale ( alinéa 3 ). L'objectif poursuivi est d'améliorer le dispositif de prévention, de veille et de sécurité sanitaire.
|
- la surveillance et l'observation permanentes de l'état de santé de la population (recueil et traitement de données sur l'état de santé de la population à des fins épidémiologiques) ; - la veille et la vigilance sanitaire (actualisation des connaissances sur les risques sanitaires, études prospectives sur les facteurs de risque susceptibles de modifier ou d'altérer la santé de la population) ; - l'alerte sanitaire et la contribution à la gestion des situations de crise sanitaire. Ses modalités d'organisation, de fonctionnement et de financement sont précisées aux articles L. 1413-3 à L. 1413-12.
- la mise en oeuvre des programmes de santé publique ; - l'exercice d'une fonction d'expertise et de conseil en matière de prévention et de promotion de la santé ; - le développement de l'éducation pour la santé sur l'ensemble du territoire ; - la participation, à la demande du ministre chargé de la santé, à la gestion des situations urgentes ou exceptionnelles ayant des conséquences sanitaires collectives, notamment par la diffusion de messages sanitaires en situation d'urgence ; - l'établissement des programmes de formation à l'éducation à la santé. Ses modalités d'organisation et de financement sont précisées aux articles L. 1417-5 à L. 1417-9.
- assurer la gestion administrative et financière de la réserve sanitaire ; - à la demande du ministre chargé de la santé, acquérir, fabriquer, importer, distribuer et exporter les produits et services nécessaires à la protection de la population face aux menaces sanitaires graves ; - financer éventuellement des actions de prévention des risques sanitaires majeurs. Il peut mener, à la demande de sa tutelle, les mêmes actions pour des médicaments, des dispositifs médicaux répondant à des besoins de santé publique, thérapeutiques ou diagnostiques, non couverts par ailleurs, qui font l'objet d'une rupture ou d'une cessation de commercialisation, d'une production en quantité insuffisante ou lorsque toutes les formes nécessaires ne sont pas disponibles. Ses modalités d'organisation et de financement sont précisées aux articles L. 3135-2 à L. 3135-5. |
La future Agence nationale de santé publique assurera une triple mission de veille, de surveillance et d'alerte dans le cadre d'un « système national de veille et de surveillance ». L'exercice de ces missions respecte un principe de subsidiarité par rapport aux missions dévolues aux agences régionales de santé (ARS) pour la mise en oeuvre au niveau régional de la politique de santé publique. L'article L. 1431-2 dispose notamment que les ARS organisent, en s'appuyant si nécessaire sur les observatoires régionaux de santé (ORS), la veille sanitaire, l'observation de la santé dans la région, le recueil et le traitement des signalements d'événements sanitaires et qu'elles contribuent, sous certaines conditions, à l'organisation de la réponse aux urgences sanitaires et à la gestion des situations de crise sanitaire ( alinéa 4 ).
Dans l'exercice de ses missions, l'Agence nationale de santé publique disposera de cellules d'intervention en région, placées auprès des directeurs des ARS ( alinéa 5 ).
En septembre 2014, la ministre des affaires sociales et de la santé a chargé le directeur général de l'InVS et de l'Inpes, M. François Bourdillon, de mener des travaux de préfiguration du futur établissement. Le rapport de préfiguration, qui rappelle le contexte institutionnel, présente les modalités d'organisation des missions du futur opérateur, et identifie les objectifs et les enjeux liés à ce projet, a été rendu public le 2 juin 2015 95 ( * ) .
L'habilitation prévue au paragraphe I vise en outre :
- à adapter aux domaines d'activité de la future agence les règles relatives à la transparence et aux conflits d'intérêts applicables à ses personnels, aux membres de ses conseils et commissions et aux personnes collaborant occasionnellement à ses travaux, ainsi que les sanctions pénales correspondantes ( alinéa 6 ) ;
- et à modifier si nécessaire les codes et les lois non codifiées pour les mettre en cohérence avec les dispositions prises dans le cadre de l'habilitation pour instituer la nouvelle agence ( alinéa 7 ).
Le paragraphe II autorise le Gouvernement, dans un délai de neuf mois à compter de la promulgation de la loi, à prendre par ordonnances des mesures « d'amélioration et de simplification du système de santé » .
Cette habilitation concerne trois séries de dispositions relatives à l'agence nationale de sécurité du médicament et des produits de santé (ANSM) et à l'Etablissement français du sang (EFS) .
• Il s'agit tout d'abord de simplifier et de
clarifier la législation applicable aux produits mentionnés
à l'article L. 5311-1 du code de la santé publique,
c'est-à-dire aux produits dont l'ANSM évalue les
bénéfices et les risques ou pour lesquels elle prend des
décisions touchant à l'ensemble du processus
précédant la mise sur le marché ou lié à la
commercialisation (
produits à finalité sanitaire
destinés à l'homme et produits à finalité
cosmétique)
. Le Gouvernement entend :
- exclure du champ d'application de cette législation les produits thérapeutiques annexes ( alinéa 10 ) ;
- supprimer le régime spécifique des produits officinaux divisés, définis comme « toute drogue simple, tout produit chimique ou toute préparation stable décrite par la pharmacopée, préparés à l'avance par un établissement pharmaceutique et divisés soit par lui, soit par la pharmacie d'officine qui le met en vente, soit par une pharmacie à usage intérieur » ( alinéa 11 ). Le Gouvernement propose ainsi de supprimer « des procédures administratives devenues obsolètes, parmi lesquelles : l'autorisation d'importation des médicaments à usage humain pour les particuliers ; l'autorisation d'importation des médicaments pour le médecin accompagnant une équipe sportive lors de compétitions se déroulant en France » ;
- étendre l'interdiction de la publicité pour les médicaments faisant l'objet d'une réévaluation du rapport entre les bénéfices et les risques ( alinéa 12) ;
- procéder à des modifications de cohérence entre les dispositions du code des douanes relatives au régime d'importation et d'exportation de certaines marchandises et les dispositions du code de la santé publique relatives aux produits à finalité sanitaire et à finalité cosmétique ( alinéa 13 ) ;
- supprimer la procédure par laquelle la Haute Autorité de santé (HAS) fixe les orientations en vue de l'élaboration et de la diffusion des recommandations de bonne pratique de l'ANSM ( alinéa 14 ).
• Il s'agit ensuite
d' «
assouplir, dans le respect de la procédure
sanitaire,
simplifier et accélérer les procédures
mises en oeuvre
» par l'ANSM. Le Gouvernement
entend :
- supprimer les répertoires des recherches biomédicales autorisées mis en place et gérés par l'ANSM, leur utilité n'ayant pas été établie ( alinéa 16 ) ;
- autoriser le directeur général de l'ANSM à établir deux listes qui sont à l'heure actuelle tenues par le ministre chargé de la santé : celle qui concerne les dispositifs médicaux pour lesquels l'exploitant est tenu de s`assurer du maintien des performances et de maintenance et celle relative aux dispositifs médicaux de diagnostic in vitro d'occasion éligibles à la cession gratuite ou onéreuse ( alinéa 18 ) ;
- abroger les dispositions imposant des règles de communication avec des établissements publics ou les départements ministériels lorsqu'elles ne sont pas nécessaires et autoriser l'ANSM à rendre publics certains de ses actes ou décisions par ses propres moyens ( alinéa 19 ) ;
- permettre l'octroi d'un agrément pour une durée illimitée aux établissements de transfusion sanguine au lieu d'un renouvellement de l'autorisation tous les deux ans aujourd'hui ( alinéa 20 ) ;
- permettre à l'ANSM de publier la pharmacopée qu'elle prépare et élabore ( alinéa 21 ) ;
- abroger les dispositions du code de la santé publique qui encadrent la publicité des contraceptifs autres que les médicaments, ce qui permettra une publicité libre de produits comme les préservatifs ( alinéa 22 ) ;
- renforcer les missions de l'ANSM relatives à l'adoption des bonnes pratiques de pharmacovigilance ( alinéa 23 ) ;
- dispenser les redevables de la contribution sur le chiffre d'affaires des entreprises exploitant une ou plusieurs spécialités pharmaceutiques de fournir la déclaration annuelle, rassemblant les informations relatives aux ventes réalisées au cours de l'année civile précédente pour les médicaments, produits de santé, dispositifs médicaux et dispositifs médicaux de diagnostic in vitro donnant lieu au paiement de chacune de ces taxes ou contributions, ainsi qu'à leur régime de prise en charge ou de remboursement ( alinéa 24 ).
• Il s'agit enfin
d' «
assouplir et simplifier, dans le respect de la
sécurité sanitaire, la législation relative à
l'établissement français du sang (EFS) et à la transfusion
sanguine
». Le Gouvernement entend :
- adapter les modalités de distribution, de délivrance, de commercialisation et de vigilance des produits sanguins labiles et des médicaments dérivés du sang au regard des exigences du droit de l'Union européenne ( alinéa 26 ) ;
- modifier la définition et le champ des schémas d'organisation de la transfusion sanguine ainsi que leurs conditions d'élaboration et leurs modalités d'application ( alinéa 27 ) ;
- regrouper, ordonner, modifier et adapter, au sein d'une même subdivision du code de la santé publique relative à l'EFS, les activités ouvertes, à titre principal ou accessoire, aux établissements de transfusion sanguine, dans le respect des principes éthiques prévus par le code de la santé publique, c'est-à-dire le bénévolat, l'anonymat du don et l'absence de profit ( alinéa 28 ) ;
- modifier la définition des centres de santé afin de permettre aux établissements de transfusion sanguine d'exercer des activités de soins dans ce cadre ( alinéa 29 ) ;
- modifier les modalités d'exercice des attributions consultatives de l'EFS ( alinéa 30 ) ;
- permettre aux étudiants en médecine de pratiquer certains actes de prélèvement sanguin dans les établissements de transfusion sanguine, sauf lorsqu'ils interviennent dans le cadre de la réserve sanitaire ( alinéa 31 ) ;
- permettre au centre de transfusion sanguine des armées d'exporter des produits sanguins labiles, en précisant les modalités et les conditions de cette autorisation ( alinéa 32 ).
Le paragraphe III autorise le Gouvernement, dans un délai de douze mois à compter de la promulgation de la loi, à prendre des ordonnances pour :
regrouper et harmoniser « les dispositions législatives relatives aux missions, à l'organisation, au fonctionnement et aux ressources » de divers « autorités, établissements, groupement d'intérêt public et instance collégiale ». Sont concernés : l'EFS, l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses), le Haut conseil de la santé publique (HCSP), l'InVS, l'école des hautes études en santé publique (EHESP), l'Institut national du cancer (Inca), l'Inpes, l'agence de la biomédecine (ABM), l'Eprus, l'ANSM et la Haute Autorité de santé (HAS) ainsi que l'Agence nationale de santé publique créée par le présent article ( alinéa 34 ) ;
et regrouper et harmoniser les dispositions législatives relatives à la veille, aux vigilances et aux alertes sanitaires ( alinéa 35 ) ;
Il est précisé que ces ordonnances sont prises à droit constant , sauf pour apporter des « modifications nécessaires pour assurer le respect de la hiérarchie des normes, améliorer la cohérence rédactionnelle des textes, harmoniser l'état du droit, remédier aux erreurs et insuffisances de codification et abroger les dispositions, codifiées ou non, obsolètes ou devenues sans objet » (alinéa 36) .
Le paragraphe III bis , introduit à l'Assemblée nationale en séance publique à l'initiative du Gouvernement, autorise celui-ci, dans un délai de douze mois à compter de la promulgation de la loi, à prendre des ordonnances afin « d'harmoniser et d'étendre, dans le respect des droits des personnes, les dispositions législatives régissant l'accès aux données couvertes par le secret médical ou le secret industriel et commercial pour les personnes exerçant des missions de veille, d'alerte sanitaire, d'inspection ou de contrôle pour le compte des autorités et établissements » suivants : l'EFS, l'Anses, l'InVS, l'ABM, l'Eprus, la HAS, l'Institut de radioprotection et de sûreté nucléaire (IRSN) et l'Autorité de sûreté nucléaire ( alinéa 37 ).
Le paragraphe IV autorise le Gouvernement, dans un délai de douze mois à compter de la promulgation de la loi, à prendre des ordonnances pour :
- « adapter, aux fins de favoriser ou de permettre la mutualisation des fonctions transversales d'appui et de soutien, les dispositions législatives relatives aux missions et au fonctionnement » de l'EFS, du HCSP, de l'Inpes, de l'ABM, de l'ANSM, de la HAS ainsi que de l'Agence nationale de santé publique créée par le présent article. L'objectif est de « faciliter la réorganisation du système d'agences relevant des ministres chargés de la santé et de la sécurité sociale » ( alinéa 39 ) ;
- « déterminer le régime des décisions prises par les présidents ou directeurs généraux de ces organismes » ( alinéa 40 ) ;
- « faire évoluer, y compris par rapprochement avec d'autres structures, le régime, les missions et l'organisation du GIP chargé du développement des systèmes d'information de santé partagés » ( alinéa 41 ) ;
- modifier autant que nécessaire les codes et les lois non codifiées afin de les rendre cohérents avec les dispositions prises sur le fondement des alinéas 39 à 41 (alinéa 42).
Le paragraphe IV bis , introduit par voie d'amendement à l'initiative du Gouvernement, autorise celui-ci, dans un délai de dix-huit mois à compter de la promulgation de la loi, à prendre des ordonnances pour :
- faire évoluer les conditions de l'évaluation des médicaments et des dispositifs médicaux ( alinéa 44 ) ;
- adapter la gouvernance de la HAS et les modalités d'exercice de ses missions ( alinéa 45 ).
Le paragraphe V prévoit le dépôt d'un projet de loi de ratification devant le Parlement dans un délai de trois mois à compter de la publication de chacune des ordonnances.
II - La position de la commission
Votre commission salue la création d'une Agence nationale de santé publique qui réunira en son sein l'ensemble des compétences dédiées à la veille et à la surveillance, à la prévention et à la promotion de la santé et aux réponses aux urgences sanitaires. Tout en permettant une continuité dans la réponse des pouvoirs publics aux enjeux de santé publique et une synergie par la mutualisation de certaines fonctions support, cette création devrait assurer une plus grande visibilité nationale et internationale des opérateurs sanitaires de l'État. Votre commission juge cependant utile de rappeler la marge d'autonomie qu'il conviendra de laisser à l'Eprus au regard de la spécificité de ses missions et des conditions particulières de sécurité et de confidentialité qui s'y attachent.
S'agissant des autres dispositions du présent article, votre commission accueille avec la plus grande réserve le nombre particulièrement élevé d'habilitations pour le Gouvernement à prendre par ordonnances des mesures relevant du domaine de la loi.
A l'initiative des rapporteurs, elle a adopté un amendement qui prévoit plusieurs modifications ( amendement COM-429 ).
Au paragraphe I, elle n'a pas souhaité inscrire dans la loi le nom d'usage de la future Agence nationale de santé publique (Santé publique France).
Aux paragraphes suivants, elle a supprimé plusieurs habilitations à légiférer par ordonnance, compte tenu de la sensibilité des sujets concernés, de la difficulté à évaluer l'impact des modifications envisagées et donc de l'importance d'un examen parlementaire de ces projets de modifications. Il s'agit :
- à l'alinéa 20, de la possibilité d'accorder un agrément pour une durée illimitée aux établissements de transfusion sanguine ;
- aux alinéas 26 à 30, d'une habilitation visant à « assouplir et simplifier » les dispositions qui régissent l'EFS et la transfusion sanguine ;
- à l'alinéa 34, de l'habilitation à prendre des ordonnances pour harmoniser les règles relatives aux missions, à l'organisation, au fonctionnement et aux ressources de l'InVS, de l'Inpes et de l'Eprus ainsi que de la future Agence nationale de santé publique dans la mesure où ces agences sont déjà concernées par l'habilitation donnée aux alinéas 2 à 7 ;
- à l'alinéa 39, de l'habilitation, en ce qui concerne l'Inpes et la future Agence nationale de santé publique, à prendre des ordonnances pour organiser la mutualisation des fonctions transversales d'appui et de soutien de plusieurs opérateurs. L'Inpes et la future Agence nationale de santé publique sont en effet déjà concernés par l'habilitation donnée aux alinéas 2 à 7 ;
- à l'alinéa 45, de l'habilitation donnée au Gouvernement à prendre des ordonnances pour adapter la gouvernance de la Haute Autorité de santé (HAS) et les modalités d'exercice de ses missions.
Votre commission a adopté cet article ainsi modifié.
Article 42 bis A
Habilitation
à favoriser l'égal accès des femmes
et des hommes aux
instances délibérantes des agences régionales de
santé et des agences sanitaires par ordonnance
Objet : Cet article, inséré par l'Assemblée nationale, habilite le Gouvernement à prendre par ordonnance des mesures relatives à l'égal accès des femmes et des hommes aux instances délibérantes des instances sanitaires nationales et des agences régionales de santé (ARS).
I - Le dispositif proposé
Cet article, inséré par l'Assemblée nationale sur proposition du Gouvernement, habilite le Gouvernement à prendre par ordonnance des mesures relevant du domaine afin de favoriser l'égal accès des femmes et des hommes aux conseils d'administration et aux conseils de surveillance d'établissements et organismes régis par le code de la santé publique.
Les établissements concernés sont l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (Oniam), l'Etablissement français du sang (EFS), l'agence de la biomédecine (ABM), l'agence nationale de sécurité du médicament et des produits de santé (ANSM), les agences régionales de santé (ARS), ainsi que la future Agence nationale de santé publique, dont la création est prévue à l'article 42 du présent projet de loi.
Cette habilitation ainsi ouverte est valable pour une durée de douze mois et un projet de loi de ratification doit être déposé devant le Parlement dans un délai de trois mois à compter de la publication de l'ordonnance.
II - La position de la commission
L'égal accès des femmes et des hommes aux responsabilités professionnelles et sociales est un principe consacré à l'article premier de la Constitution. A cet égard, les organismes publics se doivent d'être exemplaires. On constate toutefois une sous-représentation des femmes au sein des organes délibérants des ARS et des instances sanitaires nationales.
La loi du 4 août 2014 96 ( * ) pour l'égalité réelle entre les femmes et les hommes a prévu plusieurs habilitations du même ordre, visant à favoriser l'égal accès des femmes et des hommes au sein des autorités administratives indépendantes (AAI) et des autorités publiques indépendantes, au sein des conseils nationaux et locaux des ordres des professions de santé.
Le présent article s'inscrit dans la même logique. La rédaction des ordonnances prévues devra tenir compte de la diversité des modes de nomination ou d'élection des membres des organes concernés et être réalisée dans le cadre d'une concertation permettant de ne pas déstabiliser les structures existantes.
Votre commission a adopté un amendement de ses rapporteurs visant à corriger une erreur de référence ( amendement COM-430 ).
Votre commission a adopté cet article ainsi modifié.
Article 42 bis
(art. 1340-2
à L. 1340-6 [nouveaux], L. 1341-1, L. 1341-2,
L. 1341-3,
L. 1342-1, L. 1413-4 et L. 6141-4 du code de la santé
publique)
Transfert du pilotage de la toxicovigilance de l'Institut national
de veille sanitaire à l'agence nationale de la
sécurité sanitaire
de l'alimentation, de l'environnement et
du travail
Objet : Cet article, inséré par l'Assemblée nationale, transfère le pilotage de la toxicovigilance de l'Institut de veille sanitaire (InVS) à l'agence nationale de la sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses).
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en commission à l'initiative du Gouvernement avec l'avis favorable des rapporteurs.
Dans le contexte de la réforme du système d'agences sanitaires et de la rationalisation de leurs compétences, il transfère la responsabilité de la toxicovigilance de l'InVS à l'Anses.
La toxicovigilance est un dispositif de vigilance généraliste qui concerne l'ensemble des produits de consommation courante ne faisant pas l'objet d'un autre dispositif de vigilance réglementé tels que ceux prévus pour les produits de santé, les médicaments vétérinaires ou en encore les drogues. Elle repose en particulier sur les centres antipoison qui sont chargés, sous la coordination de l'InVS, du recueil et de l'analyse des informations.
Dans la mesure où les intoxications révélées dans le cadre de la toxicovigilance sont la plupart du temps liées à des produits de grande consommation, des produits phytopharmaceutiques ou des produits biocides et qu'elles concernent donc le grand public ou le champ de la santé au travail, l'évaluation des risques de ces produits entre dans le champ de compétences de l'Anses. Il paraît donc logique que celle-ci ait pour mission de piloter le dispositif.
Le présent article propose une restructuration du titre IV du livre III de la première partie du code de la santé publique, relatif à la toxicovigilance. Il comporte trente-six alinéas.
Les alinéas 1 à 18 enrichissent le chapitre préliminaire de ce titre, qui a désormais vocation à réunir toutes les dispositions générales en matière de toxicovigilance. A l'heure actuelle, la section première de ce chapitre comporte un article unique L. 1340-1 qui prévoit que, pour l'application du titre IV, les définitions juridiques des termes employés sont celles consacrées à l'échelle de l'Union européenne.
Dans cette première section , les alinéas 4 à 6 du présent article créent un nouvel article L. 1340-2 qui définit la toxicovigilance . Il s'agit de « la surveillance et l'évaluation des effets toxiques pour l'homme, aigus ou chroniques, de l'exposition à un article, à un mélange ou à une substance, naturelle ou de synthèse, disponibles sur le marché ou présents dans l'environnement, aux fins de mener des actions d'alerte et de prévention ».
Cet article précise par ailleurs que le chapitre préliminaire s'applique sous réserve des dispositions relatives aux autres systèmes de vigilance réglementés par le code de la santé publique.
Deux sections supplémentaires sont créées par les alinéas 7 à 18.
La section 2, qui concerne l'organisation de la toxicovigilance, est constituée de l'article L. 1340-3 nouveau. Celui-ci définit la nouvelle responsabilité de l'Anses pour la mise en oeuvre du système de toxicovigilance dont elle « définit les orientations, coordonne les actions des différents intervenants et participe à l'évaluation scientifique des informations recueillies ».
La section 3, relative à la déclaration des cas d'intoxication, est constituée des articles L. 1340-3 à L. 1340-6 nouveaux :
- l'article L. 1340-4 impose aux professionnels de santé de déclarer aux organismes chargés de la toxicovigilance les cas d'intoxication humaine dont ils ont connaissance induits par toute substance, tout mélange ou tout article ;
- l'article L. 1340-5 prévoit la même obligation pour les fabricants, les importateurs, les utilisateurs en aval et les distributeurs ;
- l'article L. 1340-6 renvoie à un décret en Conseil d'Etat le soin de définir les conditions d'application du chapitre préliminaire, s'agissant en particulier des modalités de déclaration des cas d'intoxication humaine et des conditions de conservation et de confidentialité de l'information.
Les alinéas 19 à 28 apportent des modifications de conséquence aux chapitres suivants, qui concernent les informations obligatoires à communiquer aux organismes de toxicovigilance et les dispositions pénales.
A l'alinéa 30, la mention du rôle de l'InVS comme coordonnateur de la toxicovigilance est supprimée à l'article L. 1413-4.
Les alinéas 31 à 36 modifient la mission des centres antipoison prévue à l'article L. 6141-4 du code. La phrase qui prévoit que ces centres participent à l'aide médicale urgente est supprimée. Il est désormais précisé qu'ils « apportent leur concours aux systèmes de vigilance » et que « leurs missions et moyens y afférents sont fixés par décret ».
Selon les informations communiquées par le Gouvernement à vos rapporteurs, les moyens consacrés par l'InVS à la toxicovigilance seront transférés à l'Anses. Ces moyens sont évalués à 2 équivalents temps plein (ETP) et 1 million d'euros.
II - La position de la commission
Votre commission est favorable au dispositif proposé dans la mesure où il simplifie les remontées d'informations des centres antipoison à l'Anses ainsi que leur prise en compte pour l'évaluation des risques. Ce dispositif est accueilli favorablement par les agences sanitaires concernées.
Votre commission a adopté un amendement rédactionnel de vos rapporteurs ( amendement COM-431 ).
Votre commission a ensuite adopté cet article ainsi modifié.
Article 42 ter
A
(art. L. 1417-1 du code de la santé
publique)
Accès des personnes handicapées aux programmes
de prévention et d'éducation à la santé
Objet : Cet article, inséré par l'Assemblée nationale, a pour objet de compléter les missions de l'Institut national de prévention et d'éducation pour la santé (Inpes) concernant l'accessibilité aux personnes handicapées des programmes développés par ce dernier.
I - Le dispositif proposé
L'article L. 1417-1 du code de la santé publique confie à l'Institut national de prévention et d'éducation pour la santé (Inpes) cinq missions :
- mettre en oeuvre des programmes de santé publique pour le compte de l'Etat et de ses établissements publics ;
- exercer une fonction d'expertise et de conseil en matière de prévention et de promotion de la santé ;
- assurer le développement de l'éducation pour la santé sur l'ensemble du territoire ;
- participer à la gestion des situations d'urgence ou de crise ayant des conséquences sanitaires collectives, notamment en participant à la diffusion de messages sanitaires en situation d'urgence ;
- établir des programmes de formation à l'éducation à la santé.
Le présent article, inséré en séance publique à l'initiative de notre collègue députée Annie Le Houerou et de plusieurs membres du groupe socialiste, républicain et citoyen, a pour objet de compléter ces missions par une sixième consistant à « s'assurer de l'accessibilité des programmes de prévention, de promotion et d'éducation à la santé aux personnes handicapées » .
II - La position de la commission
Votre commission partage les objectifs poursuivis par le présent article qui consacre dans la loi ce qui est déjà, dans la pratique, une réalité.
Votre commission a adopté cet article sans modification.
Article 42 ter
(art. L.
1418-1, L. 5311-1 et L. 5311-2 du code de la santé
publique)
Transfert du pilotage de la biovigilance de l'agence nationale de
la sécurité du médicament et des produits de santé
à l'agence de la biomédecine
Objet : Cet article, inséré par l'Assemblée nationale, transfère la responsabilité du dispositif de biovigilance de l'agence nationale de sécurité du médicament et des produits de santé (ANSM) à l'agence de la biomédecine (ABM).
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en commission à l'initiative du Gouvernement avec l'avis favorable du rapporteur.
Dans le cadre de la réforme du système d'agences sanitaires et de la rationalisation de leurs compétences, il transfère à l'ABM la mise en oeuvre du dispositif de biovigilance pour le lait maternel, les organes, les tissus, les cellules et les préparations de thérapie cellulaire . Cette compétence est aujourd'hui mise en oeuvre par l'ANSM.
La biovigilance consiste à surveiller et prévenir les risques liés à l'utilisation à des fins thérapeutiques d'éléments et produits issus du corps humain. Elle repose sur le signalement et la déclaration des incidents et des effets indésirables liés, ou susceptibles d'être liés, aux produis et aux activités associées (prélèvement, préparation, transport, distribution, greffe, administration).
Comme l'a indiqué le Gouvernement à vos rapporteurs, trois raisons principales expliquent le trop faible nombre de signalements dont souffre aujourd'hui le dispositif de biovigilance :
- l'insuffisance de l'animation du réseau des correspondants locaux de biovigilance (CLB) des établissements de santé, dont la mission est de recueillir les signalements de l'ensemble des professionnels ;
- la difficulté à mettre en place une véritable expertise interne sur des produits particuliers issus du corps humain du fait de leur origine, de leur complexité et de leur fort potentiel de risque du point de vue de la sécurité sanitaire compte tenu de la présence d'un donneur et d'un receveur ;
- la complexité et la lourdeur de l'organisation actuelle du dispositif de biovigilance, l'ANSM et l'ABM ayant des responsabilités partagées dans ce domaine qui ont tendance à se chevaucher.
Actuellement, l'ANSM a pour mission d'animer le réseau des CLB. A ce titre, elle est destinataire des déclarations d'incidents et d'effets indésirables, dont elle analyse les types, la fréquence et les conséquences sur la santé des patients. Elle doit prendre les mesures de police sanitaire qui s'imposent afin d'éviter la répétition des évènements dont elle a eu connaissance.
Le transfert proposé est justifié par la relation de proximité entretenue par l'ABM et les acteurs concernés par ces produits issus du corps humain et s'inscrit plus généralement dans le cadre du renforcement de son rôle en matière de vigilance sanitaire. En effet, l'ABM a été amenée à jouer un rôle croissant en matière de biovigilance par l'intermédiaire de ses services territorialisés de régulation et d'appui en région (SRA), chargés de coordonner les prélèvements et de relayer l'action de l'agence auprès des professionnels du prélèvement et de la greffe. L'ABM rédige en outre pour le compte de l'ANSM un rapport annuel de synthèse des informations de vigilance relatives aux produits et activités relevant de sa compétence.
Le présent article comporte deux paragraphes.
Le paragraphe I organise le transfert de compétences . A l'alinéa 2, il modifie l'article L. 1418-1 du code de la santé publique, qui définit les missions de l'ABM, afin d'y inclure la mise en oeuvre du « dispositif de biovigilance pour le lait maternel, les organes, les tissus, les cellules et les préparations de thérapie cellulaire ». Aux alinéas 2 et 4, il retire cette compétence des missions de l'ANSM, définies à l'article L. 5311-1 du même code. Le sang fait l'objet d'une vigilance particulière et n'entre pas dans le champ de compétence de l'ABM.
Le paragraphe II prévoit que ce transfert entre en vigueur à la date de publication du décret en précisant les modalités et au plus tard le 1 er janvier de l'année suivant la promulgation de la loi.
Selon l'étude d'impact de l'article 42 bis communiquée par le Gouvernement à vos rapporteurs, le dispositif proposé a pour conséquence d'élargir les missions de l'ABM en y incluant :
- l'orientation, l'animation et la coordination du dispositif en lien avec les acteurs concernés (CLB, ARS, structures régionales de vigilance et d'appui, agences nationales concernées telles que l'Etablissement français du sang, l'InVS, l'ANSM, les professionnels de santé notamment) ;
- le recueil, la gestion et l'exploitation des déclarations, le suivi des investigations locales et la mise en oeuvre, le cas échéant, des mesures appropriées visant à assurer la sécurité d'utilisation des produits afin de limiter l'impact des incidents ou des effets indésirables sur le territoire national ;
- l'élaboration des outils, parmi lesquels les systèmes d'information ;
- l'interface avec les instances européennes et les autres pays de l'Union européenne (plate-forme européenne des alertes rapides).
Du point de vue financier, le Gouvernement estime que 2,8 équivalents temps plein (ETP) seront nécessaires pour couvrir l'ensemble des besoins liés au dispositif régional de biovigilance.
II - La position de la commission
Votre commission est favorable au transfert proposé dans la mesure où l'optimisation du dispositif de biovigilance suppose d'améliorer les conditions de veille sanitaire sur l'ensemble de la chaîne allant des sélections clinique et biologique du donneur au suivi médical des patients. Les agences sanitaires concernées accueillent favorablement cette mesure.
Votre commission a adopté cet article sans modification.
Article 42 quater
(art. L.
3132-1, L. 3132-3, L. 3133-1, L. 3133-2, L. 3133-3, L. 3133-4,
L. 3133-7,
L. 3134-1, L. 3134-2 et L. 3134-3 du code de la santé
publique)
Réserve sanitaire
Objet : Cet article, inséré par l'Assemblée nationale, vise à améliorer la réponse aux crises sanitaires en modifiant les règles relatives à la mobilisation de la réserve sanitaire.
I - Le dispositif proposé
Le présent article, issu d'un amendement déposé en séance publique par le Gouvernement, modifie les dispositions législatives relatives au fonctionnement de la réserve sanitaire. Ce dispositif a été créé par la loi n° 2007-294 du 5 mars 2007 relative à la préparation du système de santé à des menaces sanitaires de grande ampleur. Composée de professionnels issus de tous les métiers de la santé, cette réserve peut être mobilisée pour faire face à des situations d'urgence ou à des menaces sanitaires lorsque les moyens habituels de l'Etat, des collectivités territoriales ou des différents services concernés ne permettent pas d'apporter une réponse suffisante. La réserve sanitaire peut également être mobilisée afin d'aider des pays étrangers à faire face à des situations de crise, en cas d'épidémie ou de catastrophe naturelle par exemple.
Les modalités de fonctionnement et de mobilisation de la réserve sanitaire sont fixées par le titre II du livre I er de la troisième partie du code de la santé publique (articles L. 3132-1 et suivants). Elle est aujourd'hui gérée par un établissement public placé sous la tutelle du ministre chargé de la santé : l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus). L'article 42 du projet de loi autorise notamment le Gouvernement à procéder par ordonnance à la fusion de l'Eprus avec l'Institut de veille sanitaire (InVS) et l'Institut national de prévention et d'éducation pour la santé (Inpes) afin de former une Agence nationale de santé publique.
Constitution et organisation de la réserve (chapitre II)
1° Mobilisation de la réserve sanitaire
L'article L. 3132-1 du code de la santé publique prévoit à son premier alinéa l'instauration d'une réserve sanitaire nationale ayant pour objet de compléter ponctuellement les moyens des services de l'Etat, des collectivités territoriales, des agences régionales de santé (ARS), des établissements de santé et des personnes participant à des missions de sécurité civile dans le cas d'une situation de catastrophe, d'urgence ou de menace sanitaire grave. Le second alinéa mentionne un contrat d'engagement conclu entre le réserviste et l'autorité compétente (Eprus).
Le 1° du présent article vise à compléter la liste des personnes morales et des structures pouvant bénéficier de la mobilisation de la réserve sanitaire. A la liste des services déjà visés au premier alinéa de l'article L. 3132-1, sont ainsi ajoutés les services des établissements mentionnés au titre I er du livre IV de la première partie du code de la santé publique, c'est-à-dire notamment le Haut conseil de la santé publique (HCSP) ou l'InVS. La mention des « autres personnes participant à des missions de sécurité civile » est enrichie pour viser également les « organisations, nationales ou internationales, concourant à la sécurité sanitaire ou civile ».
Par ailleurs, le premier alinéa est complété pour permettre le recours à la réserve sanitaire afin de compléter, en cas de situation sanitaire exceptionnelle, les moyens des centres et maisons de santé, des professionnels de santé conventionnés ainsi que des établissements d'hébergement pour personnes âgées dépendantes (Ehpad).
La rédaction du second alinéa du même article L. 3132-1, relatif au contrat d'engagement à servir dans la réserve sanitaire, voit également sa rédaction modifiée. La référence à des missions internationales est supprimée et il est précisé que le contrat d'engagement dans la réserve sanitaire n'est pas soumis à accord de l'employeur.
2° Décret d'application
L'article L. 3132-3 du code de la santé publique précise que les conditions d'application du chapitre relatif à l'organisation de la réserve sanitaire sont fixées par un décret en Conseil d'Etat. Le 2° du présent article simplifie cette procédure en substituant un décret simple au décret en Conseil d'Etat.
Dispositions applicables aux réservistes sanitaires (chapitre III)
3° Indemnisation des employeurs et des réservistes
L'article L. 3133-1 du code de la santé publique précise les conditions dans lesquelles les réservistes appelés sont mis à disposition par leur employeur et notamment les conditions dans lesquelles l'Eprus rembourse les employeurs ou rémunère les réservistes.
La nouvelle rédaction du troisième alinéa, issue du 3° du présent article, substitue au principe du remboursement à l'employeur des rémunérations et traitements afférents aux périodes durant lesquelles le réserviste est mobilisé celui d'une indemnisation . Le présent article supprime par ailleurs les dispositions relatives à la rémunération des réservistes exerçant des professions libérales, des étudiants et des personnes sans emplois et à l'indemnisation des réservistes retraités. Ces modifications ne font pas obstacle à ce que les réservistes soient indemnisés financièrement pour leurs périodes de service, dans des conditions qui doivent être définies par un décret en Conseil d'Etat (7° du présent article).
4° Convention de mise à disposition
L'article L. 3133-2 du code de la santé publique est relatif à la convention conclue entre l'Eprus, le réserviste et son employeur. Le 5° du présent article apporte une modification rédactionnelle afin de prendre en compte les cas où un réserviste a plusieurs employeurs. Il résulte par ailleurs de la nouvelle rédaction que la signature de cette convention ne conditionne plus l'effectivité de l'entrée dans la réserve. Il n'est enfin plus précisé que la convention définit les conditions de mise à disposition du réserviste.
5° Autorisation d'absence
L'article L. 3133-3 du code de la santé publique est relatif à l'autorisation d'absence d'un salarié appelé à servir au sein de la réserve sanitaire. Il ressort des dispositions actuelles qu'une absence inférieure à cinq jours ouvrés par année civile est soumise à un préavis mais ne requiert pas l'accord de l'employeur. Une absence plus longue nécessite l'accord de l'employeur, lequel ne peut s'y opposer qu'en cas de nécessité inhérente à la poursuite de la production ou à la continuité du service public. Il est également précisé que les absences au titre de la mobilisation dans la réserve sanitaire ne peuvent donner lieu à aucun licenciement ou déclassement et à aucune sanction disciplinaire.
Aux termes de la rédaction issue du 5° du présent article, l'accord de l'employeur devient nécessaire, quelle que soit la durée de l'absence. Les autres dispositions sont conservées, notamment les conditions dans lesquelles l'employeur peut s'opposer à une absence.
6° Formation continue
L'article L. 3133-4 du code de la santé publique précise à son premier alinéa que les périodes d'emploi et de formation accomplies au titre de la réserve sanitaire sont comptabilisées comme périodes de travail effectif pour les avantages légaux et conventionnels et à son second alinéa que les périodes de formation sont prises en compte au titre de l'obligation de formation continue des personnels de santé.
Le 6° du présent article introduit une nouvelle rédaction du second alinéa aux termes de laquelle les périodes de formation, au titre de la réserve sanitaire, ne sont plus prises en compte au titre des obligations de formation mais relèvent du développement professionnel continu (DPC) des professionnels de santé.
7° Décret d'application
L'article L. 3133-7 du code de la santé publique renvoie à un décret en Conseil d'Etat fixant les conditions d'application du chapitre III relatif aux dispositions applicables aux réservistes sanitaires. Ce décret doit notamment préciser les conditions de rémunération des réservistes et d'indemnisation de leurs employeurs.
Le 7° du présent article apporte des modifications rédactionnelles de cohérence avec les modifications apportées par son 3° et son 5°. Le principe de l'indemnisation est ainsi substitué au principe du remboursement (s'agissant de l'employeur) ou de la rémunération (s'agissant des personnels libéraux ou retraités).
8° Règles de mobilisation de la réserve sanitaire
L'article L. 3134-1 du code de la santé publique est relatif aux modalités de mobilisation de la réserve sanitaire par arrêté ministériel.
Aux termes de la rédaction de cet article issue du 8° du présent article, l'arrêté ministériel ne doit ainsi plus préciser le département ou la zone de défense d'affectation des réservistes mais seulement l'autorité auprès de laquelle ils sont affectés, que la mission soit nationale ou internationale. La mention d'un rapport remis par le ministre chargé de la santé aux commissions parlementaires permanentes compétentes disparaît de la nouvelle rédaction.
Un II est ajouté permettant le recours à des réservistes sanitaires, à l'exclusion des professionnels de santé en activité, afin de renforcer l'offre de soins sur un territoire en cas de situation exceptionnelle. Cette mobilisation est décidée par le directeur général de l'ARS ou par le directeur général de l'agence régionale de la zone de défense et de sécurité, qui motive sa décision, dans des conditions fixées par décret.
Règles d'emploi de la réserve (chapitre IV)
9° Affectation des réservistes
L'article L. 3134-2 du code de la santé publique contient des dispositions relatives à l'affectation des réservistes par le directeur général de l'agence régionale de santé. Le présent article opère une modification rédactionnelle, en cohérence avec l'élargissement du champ des services pouvant bénéficier du soutien de la réserve sanitaire, opéré par le 1° du présent article modifiant l'article L. 3132-1 du code de la santé publique.
10° Conditions d'application
L'article L. 3134-3 du code de la santé publique précise que les conditions d'application des dispositions du chapitre IV relatif aux règles d'emploi de la réserve sanitaire sont fixées par décret en Conseil d'Etat. Le présent article assouplit cette règle en substituant un décret simple au décret en Conseil d'Etat.
II - La position de la commission
Bien que présenté à l'Assemblée nationale en séance publique comme un amendement rédactionnel, le présent article apporte de réelles modifications au droit actuel. Il ressort des auditions menées par vos rapporteurs que ces mesures correspondent à des attentes des acteurs de terrain et notamment de l'Eprus.
Premièrement, la nouvelle rédaction élargit la liste des structures et personnes morales auprès desquelles les réservistes peuvent être déployés. La récente épidémie liée au virus Ebola a en effet conduit l'Eprus à agir aux marges de ses compétences légales, envoyant des réservistes en soutien d'organismes non visés par les textes, notamment des structures de soins ambulatoires mais aussi des agences sanitaires nationales. L'élargissement proposé aligne donc le droit sur les besoins.
Deuxièmement, le présent article simplifie les procédures d'indemnisation des réservistes. En effet, il existe aujourd'hui deux régimes, selon le statut habituel du réserviste. Les professionnels libéraux, les retraités, les étudiants et les personnes sans emploi sont rémunérés directement par l'Eprus pour leurs périodes de mobilisation tandis que les professionnels exerçant en établissement restent rémunérés par leur employeur qui est ensuite remboursé par l'Eprus. Par souci de simplification, la nouvelle rédaction permet d'unifier ces procédures.
Troisièmement, le présent article prévoit l'autorisation de l'employeur, même pour les mobilisations d'une durée inférieure à cinq jours. Si cette autorisation est, dans les faits, toujours demandée, il est préférable que la loi le précise afin de ne pas donner aux employeurs l'impression que l'Eprus peut, à tout moment, mobiliser leurs salariés contre leur volonté. L'opposition de l'employeur à la mobilisation d'un de ses salariés ne peut, en tout état de cause, être motivée que par une nécessité inhérente à la poursuite de la production ou à la continuité du service public
Enfin, le présent article introduit la possibilité pour les ARS de mobiliser elles-mêmes des réservistes en cas de crise sanitaire locale. Cette possibilité ne fait pas obstacle à ce que l'échelon national conserve un rôle de coordination.
Votre commission a adopté un amendement rédactionnel de vos rapporteurs ( amendement COM-432 ) ainsi qu'un amendement de notre collègue Jean-Pierre Grand visant à ajouter les établissements accueillant des personnes handicapées au champ des structures auxquelles les réservistes sanitaires peuvent être affectés ( amendement COM-147 ).
Votre commission a adopté cet article ainsi modifié.
CHAPITRE IV
ASSOCIER LES USAGERS À
L'ÉLABORATION
DE LA POLITIQUE DE SANTÉ ET RENFORCER LES
DROITS
Article 43 A
[supprimé]
(art. L. 1110-8 et L. 1111-2 du code de la santé
publique)
Information du patient sur ses possibilités
de prise en
charge en ambulatoire ou à domicile
Objet : Cet article, inséré par l'Assemblée nationale, prévoit qu'un malade doit être informé de la possibilité de recevoir les soins sous forme ambulatoire ou à domicile et qu'il doit pouvoir librement choisir son mode de prise en charge.
I - Le dispositif proposé
Cet article est issu d'un amendement proposé par la rapporteure Hélène Geoffroy et adopté par la commission des affaires sociales de l'Assemblée nationale. Il a fait l'objet d'un amendement rédactionnel de la commission en séance publique.
Il vise à inscrire dans le code de la santé publique le principe du droit des malades :
d'être informés sur les différents modes de prise en charge dont ils sont susceptibles de bénéficier ;
d'exercer leur libre choix quant à ce mode de prise en charge.
Il mentionne en particulier les modes de prise en charge sous forme ambulatoire, c'est-à-dire avec un séjour du patient de moins d'une journée à l'hôpital, ou à domicile.
Il modifie le premier alinéa de l'article L. 1110-8 du code de la santé publique pour prévoir que le malade a, non seulement, droit au libre choix de son praticien et de son établissement de santé, comme le prévoit déjà le droit actuel, mais peut également choisir son mode de prise en charge, sous forme ambulatoire ou à domicile, en particulier lorsqu'il relève de soins palliatifs.
Il insère également deux phrases au premier alinéa de l'article L. 1111-2 pour indiquer que la personne malade doit être informée de la possibilité de recevoir, lorsque son état de santé le permet, les soins sous forme ambulatoire ou à domicile. Cette obligation doit être respectée notamment lorsque la personne relève de soins palliatifs.
L'article précise expressément qu'il doit être tenu compte de la volonté de la personne de bénéficier d'une prise en charge sous forme ambulatoire ou à domicile.
II - La position de la commission
Lorsque son état de santé le permet, il est naturellement souhaitable de faire en sorte que le malade ait son mot à dire quant à son mode de prise en charge, en particulier dans le cas d'un recours aux soins palliatifs.
Pour autant, il va de soi que le professionnel de santé veillera à sa bonne information sur ce sujet, sans qu'il soit nécessaire d'inscrire un tel principe dans la loi.
A fortiori , faire du choix de mode de prise en charge un droit du malade, dont les professionnels de santé doivent obligatoirement tenir compte, risque d'entraîner certaines dérives.
Même si la prise en compte de la préférence du malade est légitime, c'est en définitive au médecin qu'il revient de décider de son mode de prise en charge, puisqu'il est le seul à même de déterminer celui qui est le plus adapté à l'état de santé du malade.
C'est pourquoi votre commission a adopté un amendement de suppression de cet article ( amendement COM-433 ).
Votre commission a supprimé cet article.
Article 43 B
(art. L. 1114-1
du code de la santé publique)
Droit à la formation des
représentants des usagers
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les représentants des usagers dans les instances hospitalières ou de santé publique reçoivent une formation délivrée et rémunérée par une association agréée pour représenter les usagers du système de santé.
I - Le dispositif proposé
Cet article est issu d'un amendement proposé par la rapporteure Hélène Geoffroy et adopté par la commission des affaires sociales de l'Assemblée nationale. Il a fait l'objet d'un amendement du Gouvernement en séance publique.
La présence de représentants des usagers au sein des instances hospitalières ou de santé publique est un élément essentiel de la démocratie sanitaire et une forte garantie pour les droits des malades. Les modalités de cette présence ont été en grande partie déterminées par la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
Ainsi que l'a montré le rapport de Mme Claire Compagnon Pour l'an II de la démocratie sanitaire remis à la ministre des affaires sociales et de la santé le 14 février 2014, les représentants des usagers, qui, en vertu de l'article L. 1114-1 du code de la santé publique, doivent appartenir aux associations agréées pour représenter les usagers du système de santé, ont besoin d'être formés, afin de renforcer l'efficacité de leur participation dans les différentes instances auxquelles ils prennent part.
Il s'agit là d'une demande très forte et récurrente des associations agrées qui soulignent qu'il est indispensable que tout représentant des usagers puisse acquérir des compétences et des connaissances lui permettant de mieux maîtriser les enjeux des domaines souvent très techniques auxquels il sera confronté.
Pour satisfaire cette demande légitime, le présent article prévoit donc, qu'à partir du 1 er janvier 2016, les représentants des usagers devront suivre obligatoirement une formation de base délivrée par les associations de représentants d'usagers agréées.
Cette formation obéit à un cahier des charges. Ce cahier des charges ainsi que la liste des associations délivrant la formation sont arrêtées par le ministre chargé de la santé.
L'amendement du Gouvernement a prévu que cette formation sera rémunérée : le représentant des usagers qui la suit recevra une indemnité versée par l'association assurant la formation. Le montant de cette indemnité sera déterminé par arrêté. Une subvention publique sera versée à l'association formatrice, selon des modalités déterminées par décret.
Le présent article entrera en vigueur le 1 er janvier 2016 et l'obligation de formation ne sera opposable qu'aux représentants des usagers nommés après le 1 er juillet 2016.
II - La position de la commission
La présence des usagers au sein des différentes instances du système de santé, via leurs représentants, est un élément essentiel de la démocratie sanitaire. Pour être efficace, cette présence doit être assurée par des personnes formées aux différents enjeux dont elles auront à débattre.
Aussi le droit effectif à une formation pour les représentants des usagers prévu par le présent article doit-il être considéré comme un premier pas, modeste mais important, vers la mise en place d'un véritable statut des usagers, appelé de leurs voeux, tant par les associations agréées que par le rapport de Claire Compagnon.
Votre commission a adopté cet article sans modification.
Article 43
(art. L. 1142-22,
L. 1222-5, L. 1313-4, L. 1413-8, L. 1417-6, L. 1418-3,
L. 3135-2, L.
5322-1 et L. 6113-10-1 du code de la santé
publique)
Représentation des usagers au sein des agences
sanitaires
Objet : Cet article prévoit que des représentants d'associations d'usagers du système de santé agréées siègent au sein du conseil d'administration de neuf agences sanitaires.
I - Le dispositif proposé
Les représentants des usagers ont un rôle important à jouer dans les instances hospitalières et de santé publique de notre pays.
Dans son rapport Pour l'an II de la démocratie sanitaire , Mme Claire Compagnon formait le voeu que les associations agréées des usagers soient systématiquement présentes au sein des conseils d'administration des agences sanitaires et en nombre suffisant pour pouvoir peser sur les arbitrages.
Elle soulignait le caractère éminemment variable de la présence de représentants des usagers au sein des différentes agences :
2 représentants des usagers sur 27 membres du conseil d'administration à l'agence nationale de sécurité du médicament et des produits de santé (ANSM) ;
3 représentants des usagers sur 23 membres du conseil d'administration à l'Établissement français du sang (EFS) ;
5 représentants des usagers au conseil d'administration de l'Institut national de prévention et d'éducation pour la santé (Inpes) ;
aucun représentant des usagers au conseil d'administration de l'agence de la biomédecine (ABM).
Afin de renforcer la démocratie sanitaire, le présent article a pour but d'assurer de façon systématique la représentation des usagers dans les organes de gouvernance des différentes agences sanitaires nationales.
Il prévoit que cette représentation sera obligatoirement assurée par des représentants d'associations d'usagers du système de santé agréées au titre de l'article L. 1114-1 du code de la santé publique, alors que les formulations utilisées jusqu'alors pour désigner les représentants des usagers n'étaient pas uniformisées.
L'article L. 1114-1 du code de la santé publique dispose en effet que seules des associations agréées peuvent représenter les usagers du système de santé dans les instances hospitalières ou de santé publique.
L'agrément est notamment subordonné à l'activité effective et publique de l'association en vue de la défense des droits des personnes malades et des usagers du système de santé ainsi qu'aux actions de formation et d'information qu'elle conduit, à la transparence de sa gestion, à sa représentativité et à son indépendance 97 ( * ) .
Le présent article prévoit donc que des représentants d'associations d'usagers du système de santé, agréées au titre de l'article L. 1114-1 du code de la santé publique, seront désormais présents au sein des conseils d'administration d'agences sanitaires auxquels ils ne participaient pas. Il s'agit de ceux :
de l'Institut de veille sanitaire (InVS) (3°) ;
de l'ABM (5°) ;
de l'Établissement de préparation et de réponse aux urgences sanitaires (Eprus) (6°) ; l'article prévoit que son conseil d'administration devra comprendre au moins un représentant d'associations d'usagers du système de santé agréées au titre de l'article L. 1114-1 ;
de l'agence nationale d'appui à la performance des établissements de santé et médico-sociaux (Anap) (8°) ; l'article prévoit que son conseil d'administration devra comprendre au moins un représentant d'associations d'usagers du système de santé agréées au titre de l'article L. 1114-1.
Par ailleurs, il dispose que les représentants des usagers qui étaient déjà présents dans les autres conseils d'administration d'agences sanitaires devront appartenir aux associations d'usagers du système de santé agréées au titre de l'article L. 1114-1 du code de la santé publique. Seront concernés les conseils d'administration :
de l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (Oniam) (1°) ;
de l'EFS, qui prévoyait jusque-là uniquement une présence des associations de patients et de donneurs (2°) ;
de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) (2° bis ) ;
de l'Inpes (4°) ;
de l'ANSM (7°).
Ainsi que le précise l'étude d'impact du projet de loi, ces différentes instances auront la possibilité de faire appel à candidature auprès des associations d'usagers pour la désignation de représentants au sein de leurs conseils d'administration.
II - La position de la commission
Les représentants des usagers doivent avoir toute leur place au sein des conseils d'administration de nos différentes agences sanitaires.
Leur appartenance systématique à des associations agréées sera de nature à garantir leur compétence - renforcée par le droit à formation prévu par l'article 43 B - et leur représentativité.
Votre commission a adopté un amendement rédactionnel à cet article afin d'éviter que les associations de donneurs de sang siégeant au conseil d'administration de l'Établissement français du sang (EFS) ne soient contraintes d'obtenir l'agrément prévu à l'article L. 1114-1 du code de la santé publique pour les associations d'usagers du système de santé ( amendement COM-434 ).
Il en aurait résulté une difficulté pratique dans la mesure où ces associations ne respectent qu'à titre exceptionnel l'une des deux conditions exigées par l'article L. 1114-1 du code de la santé publique pour l'obtention de l'agrément, à savoir mener des actions de défense des droits des malades et des usagers du système de santé.
Votre commission a adopté cet article ainsi modifié.
Article 43 bis
(art. L.
1114-1, L. 1451-1, L. 1451-3, L. 1453-1, L. 1453-2,
L. 1454-3, L. 1454-3-1
[nouveau] et L. 5442-13 du code de la santé publique)
Transparence
des liens d'intérêt entre les laboratoires pharmaceutiques
et
les autres acteurs du monde de la santé
Objet : Cet article, inséré par l'Assemblée nationale, prévoit notamment que l'existence des conventions signées entre les industries de santé et les autres acteurs du monde de la santé - ainsi que les rémunérations qui leur sont associées - doit être rendue publique sur Internet.
I - Le dispositif proposé
Cet article est issu d'un amendement déposé par le Gouvernement et adopté par l'Assemblée nationale en séance publique avec l'avis favorable de la commission.
La loi n° 2011-2012 du 29 décembre 2011 relative au renforcement de la sécurité sanitaire du médicament et des produits de santé, adoptée suite à l'affaire du Mediator, avait pour objet de garantir l'indépendance et l'impartialité des décisions prises en matière de santé en imposant la transparence des liens d'intérêt entre les industries de santé et les autres acteurs du monde de la santé.
|
Les différents liens d'intérêt
Les conventions entre les entreprises et les acteurs de la santé sont des accords impliquant des obligations de part et d'autre. Il s'agit, par exemple, de la participation à un congrès en tant qu'orateur (obligation remplie par le professionnel), avec prise en charge du transport et de l'hébergement (obligation remplie par l'entreprise). Les conventions peuvent aussi avoir pour objet une activité de recherche ou des essais cliniques sur un produit de santé, la participation à un congrès scientifique, une action de formation, etc. Les avantages recouvrent tout ce qui est alloué ou versé sans contrepartie par une entreprise à un acteur de la santé (don de matériel, repas, transport, hébergement, etc.). Source : www.transparence.sante.gouv.fr |
La transparence sur ces liens d'intérêt est en effet essentielle pour garantir que ces échanges, a priori légitimes, ne donnent pas lieu à des conflits d'intérêt.
Le présent article entend compléter les dispositions introduites par la loi du 29 décembre 2011 dans le code de la santé publique pour rendre encore plus effective cette transparence.
Publicité des rémunérations et participations financières des membres des autorités du domaine de la santé
L'article L. 1451-1 du code de la santé publique prévoit que sont tenus d'établir une déclaration d'intérêts, lors de leur prise de fonctions :
- les membres des commissions et conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale ;
- les membres des cabinets des ministres ;
- les dirigeants, personnels de direction et d'encadrement et les membres de nombreuses instances collégiales, commissions, groupes de travail et conseils chargés d'une mission dans le domaine de la santé publique 98 ( * ) .
Ces personnalités disposent en effet de pouvoirs de décision importants et il est essentiel de garantir leur impartialité.
Leur déclaration d'intérêts, qui est remise à l'autorité compétente et qui est rendue publique, mentionne les liens d'intérêts de toute nature, directs ou par personne interposée, que le déclarant a, ou qu'il a eus pendant les cinq années précédant sa prise de fonctions, avec des entreprises, des établissements ou des organismes dont les activités, les techniques et les produits entrent dans le champ de compétence de l'autorité sanitaire au sein de laquelle il exerce ses fonctions ou de l'organe consultatif dont il est membre ainsi qu'avec les sociétés ou organismes de conseil intervenant dans les mêmes secteurs.
Le 2° du présent article prévoit que seront désormais expressément rendues publiques les rémunérations reçues par le déclarant d'entreprises, d'établissements ou d'organismes mentionnés au précédent paragraphe ainsi que les participations financières qu'il détient.
Le 3° précise que le modèle et le contenu de la déclaration d'intérêts, les conditions dans lesquelles elle est rendue publique, notamment en ce qui concerne les rémunérations reçues et les participations financières détenues au titre des liens d'intérêt directs déclarés ainsi que ses modalités de dépôt, d'actualisation et de conservation, seront fixées par décret en Conseil d'Etat.
Ces dispositions visent à renforcer la transparence et à lutter encore plus efficacement contre les conflits d'intérêt, dans la mesure où toute personne en position de responsabilité au sein d'une autorité sanitaire ou d'un organe consultatif du domaine de la santé devra rendre publique :
les rémunérations qu'elle a perçues de la part des entreprises, établissements ou organismes dont les activités entrent dans le champ de l'organisme auquel elle appartient ;
les participations financières qu'elle détient au sein de ces mêmes entreprises, établissements ou organismes.
Publication sur Internet de l'existence des conventions entre laboratoires pharmaceutiques et membres du monde de la santé
Enrichissement de la liste des acteurs du monde de la santé dont les conventions avec l'industrie pharmaceutique doivent être publiées
L'article L. 1453-1 du code de la santé publique, issu de la loi de 2011, prévoit que les entreprises produisant ou commercialisant des produits de santé à usage humain, ou assurant des prestations associées à ces produits, sont tenues de rendre publique l'existence des conventions qu'elles concluent avec un grand nombre d'acteurs du monde de la santé (professionnels de santé, associations d'usagers, établissements de santé...).
Le 5° du présent article vient enrichir la liste de ces acteurs en y incluant notamment les académies et les personnes morales assurant la formation continue des professionnels de santé ainsi qu'en visant l'ensemble des personnes morales éditrices de presse, de services de radio ou de télévision et de services de communication au public en ligne et non pas seulement les entreprises ou les éditeurs.
En revanche, il exclut du champ de l'obligation de publicité les conventions qui ont pour objet l'achat de biens ou de services.
Publication sur Internet des conventions et des rémunérations qui leur sont associées
Le 5° du présent article prévoit que l'existence des conventions visées par l'article L. 1453-1 sera publiée sur un site internet public unique ( transparence.sante.gouv.fr ). Cette publication avait déjà lieu sur transparence.sante.gouv.fr sans que la loi l'ait expressément prévue : elle disposera désormais d'une base légale.
Le 5° précise que les informations relatives aux conventions publiées sur transparence.sante.gouv.fr seront réutilisables à titre gratuit, dans le respect de la finalité de transparence des liens d'intérêt 99 ( * ) .
Ces informations pourront également donner lieu à un traitement de données, dans le respect des dispositions légales relatives aux liens d'intérêt, à l'informatique et aux libertés 100 ( * ) .
Selon le Gouvernement, ces exigences sont celles qui ont été posées par l'assemblée générale du Conseil d'État pour la réutilisation des données par un tiers.
En outre, les entreprises produisant ou commercialisant des produits de santé à usage humain devront rendre publiques pour la première fois sur transparence.sante.gouv.fr , au-delà d'un seuil fixé par décret, les rémunérations versées à des personnes physiques ou morales dans le cadre d'une convention. De la sorte, chacun pourra connaître avec précision les liens financiers qu'entretiennent entre eux industries de santé et professionnels de santé.
Une telle disposition sera de nature à garantir la transparence de ces conventions et à lutter contre les conflits d'intérêt.
Publicité des conventions entre industries productrices de médicaments vétérinaires et professionnels du monde de la santé
Le présent article renforce également dans son 6° les obligations de transparence des entreprises produisant ou commercialisant des produits vétérinaires.
A l'instar de ce que l'article L. 1453-1 du code de la santé publique prévoit pour les produits de santé à usage humain, l'article L. 1453-2 prévoit que les entreprises produisant ou commercialisant des médicaments vétérinaires ou assurant des prestations associées à ces produits sont tenues de rendre publique l'existence des conventions qu'elles concluent avec un grand nombre d'acteurs du monde de la santé.
Le 6° du présent article ajoute les académies dans la liste de ces acteurs.
Il prévoit également que ces entreprises devront rendre publiques, au-delà d'un seuil fixé par décret, les rémunérations qu'elles versent à des personnes physiques ou morales dans le cadre desdites conventions.
Là encore, l'obligation de publicité est exclue pour les conventions qui ont pour objet l'achat de biens ou de services.
Il convient de noter que le présent article ne prévoit pas la publication sur le site internet unique transparence.sante.gouv.fr des conventions signées entre les entreprises vétérinaires et les acteurs du monde de la santé, ni a fortiori le montant des rémunérations liées à ces conventions.
Cette publication sera assurée différemment, dans la mesure où transparence.sante.gouv.fr ne concerne que la santé humaine.
Les sanctions prévues en cas d'absence de publicité sur les rémunérations associées aux conventions signées entre industries de la santé et professionnels de santé
L'article L. 1454-3 du code de la santé publique prévoit déjà qu'est puni de 45 000 euros d'amende le fait, pour les entreprises produisant ou commercialisant des produits de santé à usage humain, d'omettre sciemment de rendre publique l'existence des conventions qu'elles concluent avec des professionnels de santé. La même disposition était prévue pour les produits vétérinaires par l'article L. 5442-13.
Le 7° du présent article complète les dispositions de l'article L. 1454-3 pour pénaliser également le fait de ne pas rendre publics les rémunérations associées à ces conventions ainsi que les avantages qu'elles procurent à leurs bénéficiaires.
Le 9° introduit un article L. 1454-3-1 qui reprend les dispositions de l'article L. 5442-13 (article dont l'abrogation est prévue par le 8°) en prévoyant que la sanction pénale de 45 000 euros est également encourue par les entreprises produisant ou commercialisant des médicaments vétérinaires qui ne rendraient pas publiques les rémunérations liées au conventions qu'elles concluent avec des professionnels de santé.
Autres dispositions prévues par le présent article
Le 1° du présent article supprime le dernier alinéa de l'article L. 1114-1 du code de la santé publique qui prévoit que les entreprises fabriquant et commercialisant des produits de santé doivent déclarer chaque année, avant le 30 juin, auprès de la Haute Autorité de santé (HAS), la liste des associations de patients qu'elles soutiennent et le montant des aides de toute nature qu'elles leur ont procurées l'année précédente.
Selon le Gouvernement, cette disposition n'est plus nécessaire dans la mesure où ces informations sont disponibles sur le site unique public www.transparence.gouv.fr .
Le 4° est une disposition rédactionnelle qui permet de rassembler au sein du même chapitre du code de la santé publique les dispositions relatives à la transparence pour les produits à usage humain et pour les médicaments vétérinaires.
II - La position de la commission
S'il est légitime que les entreprises qui produisent ou commercialisent des produits de santé entretiennent des liens avec les autres acteurs du monde de la santé, dans la mesure où les échanges qui en résultent peuvent être sources de progrès scientifiques, l'opacité qui les a longtemps entourés a nourri une méfiance grandissante à leur égard, faisant craindre que des professionnels de santé puissent être prisonniers de conflits d'intérêt.
Sensible à cette préoccupation, le présent article renforce de façon importante les obligations de transparence des entreprises qui produisent ou commercialisent des produits de santé à usage humain ou des médicaments vétérinaires.
Dans le cas des produits de santé à usage humain, la publication des conventions sur le site unique public www.transparence.gouv.fr , et le fait que ces informations soit réutilisables à titre gratuit, y compris sous forme de traitement de données, permettra à tous ceux qui le souhaitent, associations comme simples citoyens, d'analyser les risques de conflits d'intérêt qui pourraient concerner des professionnels de santé.
La publication sur Internet des rémunérations versées dans le cadre de conventions au-delà d'un certain seuil constitue à cet égard un pas décisif vers davantage de transparence.
La publication des rémunérations versées par des entreprises produisant ou commercialisant des médicaments vétérinaires sera également de nature à rassurer les citoyens.
Votre commission a adopté cet article sans modification.
Article 43 ter
(art. L. 1451-1
et L. 1451-4 du code de la santé publique ;
art. L 162-17-3 du
code de la sécurité sociale)
Rôle des agences sanitaires
en matière de liens d'intérêt
Objet : Cet article, inséré par l'Assemblée nationale, prévoit que les autorités du domaine de la santé veillent au respect, par les personnes qui relèvent d'elles, de leurs obligations en matière de déclarations d'intérêt et met en place un déontologue dans plusieurs agences sanitaires.
I - Le dispositif proposé
Le présent article est issu d'un amendement présenté par le Gouvernement et adopté en séance publique par l'Assemblée nationale avec l'avis favorable de la commission.
Il vise à renforcer le dispositif de lutte contre les conflits d'intérêt et la transparence au sein des autorités qui prennent des décisions en matière de santé.
Dans cette perspective, il prévoit que l'ensemble des autorités du domaine de la santé mentionnées à l'article L. 1451-1 du code de la santé publique doivent veiller à ce que les personnes qui relèvent d'elles se conforment aux obligations qui sont les leurs en matière de déclaration des liens d'intérêts et de prévention des conflits d'intérêt.
Seront concernés :
- les membres des commissions et conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale ;
- les membres des cabinets des ministres ;
- les dirigeants, personnels de direction et d'encadrement et les membres de nombreuses instances collégiales, commissions, groupes de travail et conseils chargés d'une mission dans le domaine de la santé publique.
Il s'agit donc de responsabiliser les autorités elles-mêmes en en faisant les garantes du bon respect par leurs personnels de leurs obligations en matière de déclaration d'intérêt, afin de parvenir à une plus grande efficacité du dispositif.
Le présent article dispose également que plusieurs autorités et organismes devront désigner un déontologue chargé de cette mission. Celui-ci devra notamment s'assurer, au moins une fois par an, que chaque personne qui est tenue de déclarer ses liens d'intérêt aura bien mis à jour sa déclaration.
Devront mettre en place un déontologue :
l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales - Oniam (article L. 1142-22 du code de la santé publique) ;
l'Établissement français du sang - EFS (article L. 1222-1 du code de la santé publique) ;
l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail - Anses (article L. 1313-1 du code de la santé publique) ;
l'Institut de veille sanitaire - InVS (article L. 1413-2 du code de la santé publique) ;
l'Institut national du cancer - INCa (article L. 1415-2 du code de la santé publique) ;
l'Institut national de prévention et d'éducation pour la santé - Inpes (article L. 1417-1 du code de la santé publique) ;
l'agence de la biomédecine - ABM (article L. 1418-1 du code de la santé publique) ;
l'Établissement de préparation et de réponse aux urgences sanitaires - Eprus (article L. 3135-1 du code de la santé publique) ;
l'agence nationale de sécurité du médicament et des produits de santé - ANSM (article L. 5311-1 du code de la santé publique) ;
la Haute Autorité de santé - HAS (article L. 161-37 du code de la sécurité sociale).
En outre, les ministres chargés de la santé, de la sécurité sociale et de l'économie, auprès desquels est placé le comité économique des produits de santé (CEPS), doivent désigner un déontologue pour cette instance.
Étant donné les enjeux financiers considérables des décisions qui relèvent du CEPS, la présence d'un déontologue en son sein, qui plus est désigné par des ministres, personnalités extérieures au comité, apparaît en effet bienvenue pour s'assurer de l'absence de conflits d'intérêt des personnalités qui le composent.
Chacun de ces déontologues devra remettre chaque année, au plus tard au 31 mars, un rapport sur les conditions d'application des dispositions relatives à la transparence et aux liens d'intérêts. Ce rapport sera publié sur le site internet de l'autorité ou de l'organisme concerné.
Les personnes mentionnées à l'article L. 1451-1 du code de la santé publique et relevant des différentes autorités du domaine de la santé seront tenues de répondre aux demandes d'information qui leur seront adressées, dans l'exercice de leur mission, par le déontologue de l'autorité ou de l'organisme auquel elles appartiennent. Celui-ci se verra transmettre l'ensemble des déclarations d'intérêt des personnes exerçant leur activité dans l'autorité ou organisme.
Un décret en Conseil d'Etat précise les conditions de désignation et d'exercice des fonctions de déontologue auprès des différentes autorités concernées.
II - La position de la commission
La lutte contre les conflits d'intérêt revêt une importance toute particulière dans le domaine de la santé.
Aussi apparaît-il souhaitable de responsabiliser l'ensemble des autorités chargées de prendre des décisions dans ce domaine en prévoyant qu'elles veillent elles-mêmes au bon respect, par leurs personnels, des obligations qui sont les leurs en matière de déclarations d'intérêt.
La mise en place d'un déontologue dans l'ensemble des agences de sécurité sanitaire de notre pays marque également une avancée et offrira davantage de garanties, tant aux pouvoirs publics qu'aux citoyens.
Étant donné le caractère éminemment sensible de ses missions, il paraît judicieux de prévoir qu'un déontologue sera chargé de veiller à l'absence de conflits d'intérêt des membres du comité économique des produits de santé (CEPS) et que ledit déontologue sera nommé par une autorité extérieure au Comité.
Votre commission a adopté cet article sans modification.
Article 43 quater
(art. L.
161-37 du code de la sécurité sociale)
Droit d'alerte
auprès de la Haute Autorité de santé
des associations
d'usagers du système de santé
Objet : Cet article, inséré par l'Assemblée nationale, confère aux associations d'usagers du système de santé un droit d'alerte auprès de la Haute Autorité de santé (HAS).
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par la rapporteure Hélène Geoffroy et adopté par l'Assemblée nationale en séance publique avec l'avis favorable du Gouvernement. Il a fait l'objet de deux sous-amendements de la présidente Catherine Lemorton.
La Haute Autorité de santé (HAS), autorité publique indépendante à caractère scientifique dotée de la personnalité morale, est un acteur majeur de notre système de santé, doté de pouvoirs d'évaluation, de certification et de recommandation très importants.
Elle entretient des liens étroits avec les usagers du système de santé, via sa mission Relation avec les associations de patients et d'usagers .
|
Les activités de la mission
La mission organise : le dialogue institutionnel avec les associations de patients et d'usagers sur les enjeux et objectifs qui relèvent du périmètre de la HAS ; la saisine de la HAS par les associations de patients et d'usagers agréées au niveau national en vue de demander la conduite de travaux dans les domaines où elles sont impliquées ; la participation aux travaux de la HAS des associations via le cadre de coopération qui confère le statut d'expert aux représentants associatifs participant aux groupes de travail. Cette participation peut s'effectuer dans le cadre des commissions spécialisées de la HAS, de groupes de travail ou de groupes de lecture. Source : HAS |
Le présent article prévoit de renforcer encore les liens entre la HAS et les associations d'usagers agréées au titre de l'article L. 1114-1 du code de la santé publique en conférant à celles-ci un droit d'alerte auprès de la HAS, inscrit à l'article L. 161-37 du code de la sécurité sociale.
Ce droit d'alerte est sans préjudice de l'application de la loi n° 2013-316 du 16 avril 2013 relative à l'indépendance de l'expertise en matière de santé et d'environnement et à la protection des lanceurs d'alerte dont l'article 1 er dispose que « toute personne physique ou morale a le droit de rendre publique ou de diffuser de bonne foi une information concernant un fait, une donnée ou une action, dès lors que la méconnaissance de ce fait, de cette donnée ou de cette action lui paraît faire peser un risque grave sur la santé publique ou sur l'environnement ». Il constitue un dispositif spécifique de saisine de la HAS.
Les associations d'usagers pourront saisir la HAS de tout fait ayant des incidences importantes sur la santé et nécessitant qu'elle fasse usage de ses compétences.
La saisine fera donc l'objet d'un double filtrage puisque pourra être rejetée une demande :
n'ayant pas des incidences importantes sur la santé, ceci afin de faire en sorte que la HAS ne soit pas sollicitée en permanence sur des affaires mineures ;
qui ne concernerait pas le domaine de compétence de la HAS.
Afin de garantir l'effectivité du droit d'alerte conféré aux associations d'usagers, la HAS devra rendre publiques les suites qu'elle apporte aux saisines des associations ainsi que les modalités selon lesquelles elle les a instruites.
Ces mesures de publicité et de transparence apporteront aux associations la certitude que l'ensemble des alertes feront bien l'objet d'un traitement par la HAS et qu'aucune d'entre elles ne pourra rester lettre morte.
Enfin, l'article prévoit que la HAS peut entendre publiquement l'association auteur de la saisine ainsi que toute personne intéressée. Il s'agit là encore uniquement d'une faculté, afin d'éviter que la HAS ne soit contrainte d'auditionner tous les auteurs de saisines, même lorsque celles-ci s'avèrent dénuées de pertinence.
II - La position de la commission
La HAS entretient d'ores et déjà des relations très nourries avec les associations d'usagers du système de santé, qui participent à nombre de ses travaux et peuvent également la saisir pour lui demander d'étudier un problème spécifique.
La création d'un droit d'alerte permettra de conférer un rôle supplémentaire à la HAS et de renforcer la démocratie sanitaire.
Votre commission a adopté cet article sans modification.
Article 43 quinquies
(art. L.
162-17-4-2 [nouveau] du code de la sécurité
sociale)
Accord-cadre entre le comité économique des produits
de santé
et les associations de patients et de lutte contre les
inégalités de santé
Objet : Cet article, inséré par l'Assemblée nationale, prévoit la signature d'un accord-cadre entre associations d'usagers du système de santé et de lutte contre les inégalités de santé et le comité économique des produits de santé (CEPS).
I - Le dispositif proposé
Cet article est issu d'un amendement présenté par la rapporteure Hélène Geoffroy et adopté par l'Assemblée nationale, en séance publique, avec l'avis favorable du Gouvernement.
Associer les usagers aux activités du comité économique des produits de santé (CEPS) via un accord-cadre
Le comité économique des produits de santé (CEPS) est un organisme interministériel, placé sous l'autorité conjointe des ministres chargés de la santé, de la sécurité sociale et de l'économie, et dont la mission principale est de fixer les prix des médicaments et les tarifs des dispositifs médicaux à usage individuel pris en charge par l'assurance maladie obligatoire.
Étant donné le rôle stratégique du CEPS dans le domaine de l'économie de la santé, les associations d'usagers du système de santé considéraient de longue date qu'il était nécessaire, au nom de la démocratie sanitaire, qu'elles bénéficient d'un droit de regard sur ses activités.
Le secret des décisions du CEPS - justifié par la nécessaire confidentialité des affaires - est susceptible de créer des suspicions qu'il est important de lever afin que les usagers du système de santé puissent avoir confiance dans la pertinence et l'impartialité de ses décisions.
Cet article vise à leur donner satisfaction en prévoyant un modèle original d'association des associations d'usagers aux activités du CEPS sous la forme d'un accord cadre, qui doit à la fois permettre d'améliorer l'information sur les activités du CEPS tout en préservant le secret et la confidentialité de certaines données sensibles dont il dispose.
En vertu du présent article, le CEPS pourra donc conclure un accord cadre avec une ou plusieurs associations d'usagers du système de santé et une ou plusieurs associations de lutte contre les inégalités de santé.
Cet accord permettra de favoriser la concertation et les échanges d'informations entre le CEPS et ces associations concernant la fixation, dans le domaine de compétences du comité, des prix et des tarifs des produits remboursables par l'assurance maladie obligatoire.
Cet accord cadre est conclu pour une durée maximale de trois ans renouvelable
Les modalités d'adhésion des associations à l'accord-cadre
Peuvent participer à la conclusion de l'accord - cadre avec le CEPS deux types d'associations :
les associations de lutte contre les inégalités de santé ;
les associations d'usagers du système de santé agréées en application de l'article L 1114-1 du code de la santé publique.
Ces associations doivent transmettre au CEPS une demande de participation aux négociations accompagnée d'un dossier présentant leur activité et tout lien, direct ou indirect, qu'elles pourraient entretenir avec des entreprises, des établissements, des sociétés ou organismes de conseil intervenant dans le champ des compétences du CEPS.
Ces associations peuvent également, sous réserve de présenter un dossier, présenter une demande d'adhésion à un accord en cours de validité ou demander à participer aux négociations de renouvellement de l'accord.
Le contenu de l'accord-cadre
L'accord-cadre doit déterminer :
les conditions dans lesquelles les associations d'usagers sont auditionnées, à leur demande, par le CEPS ;
la façon dont le CEPS informe les associations d'usagers de ses dates de réunion et des sujets figurant à son ordre du jour, afin que celles-ci puissent demander à être auditionnées ;
la composition et le fonctionnement d'un comité d'interface qui se réunira deux fois par an et au cours duquel le CEPS présentera aux associations d'usagers un bilan de son activité, qui sera suivi d'un débat ;
les règles et délais applicables à la procédure d'adhésion à l'accord cadre ainsi qu'à son renouvellement ;
les modalités selon lesquelles les associations d'usagers respectent des obligations de réserve et de confidentialité au regard des informations qui leur sont transmises par le CEPS.
Aux termes de l'accord-cadre, les associations d'usagers auront donc la possibilité de se faire auditionner en fonction de l'actualité de l'activité du CEPS et bénéficieront de deux rencontres annuelles au cours desquelles elles pourront débattre de l'activité du CEPS.
De la sorte, elles pourront bénéficier d'une information importante et actualisée, de nature à dissiper les craintes qui peuvent être les leurs.
II - La position de la commission
L'activité du CEPS a pu générer des interrogations ou des inquiétudes chez les associations d'usagers du système de santé, allant parfois jusqu'à considérer que certaines de ses décisions de tarification de médicaments pourraient être partiales, voire directement guidées par les intérêts de grands laboratoires.
Il paraît donc important, afin de restaurer la confiance envers le CEPS, de prévoir des modalités d'information et d'association des usagers à ses activités, sans pour autant rendre impossible certains de ses travaux qui nécessitent une totale confidentialité.
L'accord-cadre prévu par le présent article, s'il peut apparaître comme relativement complexe, a le mérite de permettre cette participation réclamée avec de plus en plus d'insistance par les associations d'usagers au nom de la démocratie sanitaire tout en préservant la nécessaire part de secret des travaux du CEPS.
Votre commission spéciale a adopté à cet
article un amendement de cohérence présenté par notre
collègue François Commeinhes
(
amendement
COM-174
).
Votre commission a adopté cet article ainsi modifié.
Article 44
(art. L. 1112-3 et
L. 6144-1 du code de la santé publique)
Renforcement des commissions
des usagers
dans les établissements de santé
Objet : Cet article vise à modifier la dénomination et le rôle des commissions des relations avec les usagers et de la qualité de la prise en charge des établissements de santé par des commissions des usagers.
I - Le dispositif proposé
L'article L. 1112-3 du code de la santé publique, issu de la loi n° 2002-403 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé, prévoit, à son deuxième alinéa, la mise en place dans chaque établissement de santé d'une commission des relations avec les usagers et de la qualité de la prise en charge (CRUQPC). Cette commission a notamment pour missions de « veiller au respect des droits des usagers » et de « contribuer à la qualité de l'accueil (...) et de la prise en charge ». Sa composition est fixée par voie règlementaire et précisée à l'article R. 1112-81 du code de la santé publique. La CRUQPC est notamment composée de deux médiateurs et de deux représentants des usagers et présidée par le représentant légal de l'établissement.
Transformation des CRUQPC en CDU
Le 1° du présent article modifie l'appellation de ces commissions qui deviennent des commissions des usagers (CDU).
Fonctionnement des CDU
Le 2° du présent article modifie la rédaction des alinéas de l'article L. 1112-3 du code de la santé publique relatifs au rôle des CRUQPC au sein des établissements de santé.
Le droit existant
Dans sa rédaction actuelle, l'alinéa 4 de l'article L. 1112-3 du code de la santé publique prévoit que la commission est consultée sur la politique de l'établissement en ce qui concerne l'accueil et la prise en charge, a un rôle de proposition et est informée de l'ensemble des plaintes et réclamations formées par les usagers. Afin de mener à bien ses missions, la commission peut avoir accès, sous réserve d'un accord écrit des personnes concernées, aux données médicales, ses membres étant soumis au secret professionnel.
L'alinéa 5 prévoit que le conseil de surveillance de l'établissement ou l'instance habilitée, dans le cas des établissements privés, délibère au moins une fois par an sur la politique de l'établissement en matière de droit des usagers et de qualité de l'accueil et de la prise en charge, sur la base d'un rapport présenté par la commission. Il est également prévu que ce rapport, ainsi que les conclusions du débat auquel il donne lieu, sont transmises à la Conférence régionale de santé et de l'autonomie (CRSA) et à l'agence régionale de santé (ARS), qui est chargée d'élaborer une synthèse de l'ensemble de ces documents pour son ressort territorial.
L'alinéa 6 précise, quant à lui, que les conditions et modalités de fonctionnement de la CRUQPC sont fixées par voie réglementaire.
Les modifications apportées
Le présent article, dont la rédaction a été modifiée par l'Assemblée nationale, vise à enrichir les missions de la commission. Le champ de sa consultation est élargi à la politique menée par l'établissement en matière d'information et de droit des usagers, en particulier sur l'organisation du parcours de soins et sur la politique de qualité et de sécurité. Alors que la CRUQPC n'était que consultée, il est précisé que la CDU participe à l'élaboration de la politique menée par l'établissement dans ses domaines de compétence et qu'elle est associée à l'organisation des parcours de soins et à la politique de qualité et de sécurité par la commission médicale d'établissement (CME). Un pouvoir d'auto-saisine lui est reconnu sur tout sujet se rapportant à la politique de qualité et de sécurité. Il est précisé que la commission est informée des suites qui sont données aux propositions qu'elle formule sur ces sujets. En cas de survenance d'un évènement indésirable grave, la commission est informée des actions menées pour y remédier.
Les dispositions relatives à la transmission du rapport de la CRUQPC et des conclusions du débat auquel ce rapport donne lieu à la CRSA et à l'ARS, qui ne figuraient plus dans le projet de loi initial, ont été rétablies par l'Assemblée nationale.
Un décret en Conseil d'Etat doit prévoir notamment les modalités de consultation des données et de protection de l'anonymat des patients et des professionnels.
Par ailleurs, au stade de l'examen du texte en commission, l'Assemblée nationale a adopté un amendement de la rapporteure Hélène Geoffroy insérant un 1° bis précisant que la CDU est présidée par un représentant des usagers.
II - La position de la commission
Plusieurs travaux font le constat que les CRUQPC n'ont pas pris la place qui doit être la leur. Notamment, le rapport remis à la ministre de la santé par Mme Claire Compagnon en février 2014 101 ( * ) souligne une grande hétérogénéité dans le fonctionnement de ces commissions et déplore un fonctionnement « purement administratif » et un impact « faible voire inexistant ».
C'est afin de répondre à ces faiblesses que le présent article vise, sans bouleverser les dispositions existantes, à approfondir et enrichir la définition législative des missions et rôles des CRUQPC.
Le changement le plus visible est la modification de la dénomination de ces commissions, qui deviennent commissions des usagers (CDU), terminologie qui présente l'avantage de la clarté.
Le quatrième alinéa du présent article, inséré par l'Assemblée nationale, prévoit que la présidence des CDU revient obligatoirement à un représentant des usagers. Cette disposition apparaît cohérente avec l'esprit de l'article qui est de favoriser la participation des usagers dans l'organisation du parcours de soins et l'amélioration de la prise en charge. Toutefois, en fonction de la disponibilité et de la personnalité de ceux qui la composent, il peut dans certains cas être préférable que la commission soit présidée par un de ses membres autre qu'un représentant des usagers. Souhaitant que la loi conserve une certaine souplesse, votre commission est revenue sur ce point au texte initial Gouvernement et a adopté un amendement de vos rapporteurs supprimant le quatrième alinéa du présent article ( amendement COM-435) . Vos rapporteurs souhaitent que les dispositions règlementaires qui seront prises pour l'application du présent article laissent aux acteurs une certaine souplesse quant à la désignation du président de la CDU 102 ( * ) .
En dehors de ce point, les modifications proposées semblent aller dans le sens d'une meilleure association des représentants des usagers dans la politique des établissements de santé. Toutefois, il ressort des auditions menées par les rapporteurs que le bon fonctionnement des CRUQPC dépend largement de la bonne volonté des partenaires concernés et notamment des directions d'établissements. Afin que les buts recherchés par le présent article soient atteints, il est donc nécessaire que l'enrichissement des missions de la CDU s'accompagne d'une réelle volonté des acteurs de terrain.
Votre commission a adopté cet article ainsi modifié.
Article 45
(art. L. 1143-1
à L. 1143-23 [nouveaux] du code de la santé publique)
Action
de groupe dans le domaine de la santé
Objet : Cet article instaure une procédure d'action de groupe en réparation des préjudices corporels causés par l'utilisation de produits de santé.
I - Le dispositif proposé
Une nouvelle voie de réparation et d'indemnisation ouverte aux usagers du système de santé
Les usagers du système de santé victimes d'un dysfonctionnement de celui-ci ont actuellement à leur disposition deux voies de recours , dont les contours et le régime ont été largement précisés par la loi du 4 mars 2002 103 ( * ) :
- ils peuvent tout d'abord engager une action individuelle dans le cadre du droit commun de la responsabilité délictuelle ou contractuelle - la responsabilité du fait des produits défectueux ayant cependant un régime particulier ;
- ils peuvent également s'inscrire dans l'un des régimes spécifiques de réparation des dommages médicaux au titre de la solidarité nationale, lorsque le préjudice n'est pas lié à un acte engageant la responsabilité d'un acteur de santé. L'indemnisation du préjudice est alors versée par l'office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (Oniam). Certains régimes de réparation sont spécifiques à un type particulier de dommage, comme par exemple ceux ouverts aux victimes du benfluorex.
La loi du 4 mars 2002 a notamment mis en place une procédure de recours amiable devant les commissions de conciliation et d'indemnisation (CCI). Cette procédure de conciliation peut être préalable à une procédure judiciaire ou déboucher sur une indemnisation par l'assureur du professionnel concerné ou par l'Oniam, selon que le préjudice est ou non lié à un acte engageant la responsabilité d'un professionnel de santé.
Ainsi que l'indique l'étude d'impact annexée au présent projet de loi, la procédure de recours amiable devant les CCI, si elle a constitué une véritable réussite à certains égards, s'est cependant révélée peu adaptée aux dommages sériels causés par la défectuosité ou le mésusage de produits de santé .
Il est en effet apparu, au moment de la suspension de la mise sur le marché du Mediator, que les actions relatives aux médicaments étaient très peu portées devant ces instances (en dehors des cas où les médicaments sont mis en cause à l'occasion de soins) : « les défectuosités d'un produit de santé sont très généralement poursuivies devant les tribunaux à l'occasion d'actions introduites contre leurs exploitants ». Il a dès lors été nécessaire de mettre en place, pour l'indemnisation des dommages sériels, des dispositifs ad hoc , au coup par coup et sans grande cohérence 104 ( * ) .
Il n'est pas davantage satisfaisant pour les victimes de dommages sériels de multiplier des procédures individuelles, qui sont souvent particulièrement lourdes.
C'est dans le but de remédier à ces insuffisances qu'il est proposé de mettre en place une action de groupe en matière de santé, conçue, sous réserve des adaptations rendues nécessaires par la nature corporelle des dommages indemnisés, sur le modèle de l'action de groupe en matière de consommation 105 ( * ) .
Les grands principes en sont les suivants :
- la procédure commune pourra être engagée par une association agréée d'usagers du système de santé, qui jouera un rôle de filtre ;
- elle visera à établir la responsabilité d'un produit de santé dans la survenue de dommages sériels de nature exclusivement corporelle ;
- la procédure, qui pourra être engagée devant le juge administratif ou devant le juge judiciaire selon la qualité des personnes impliquées, sera articulée en deux phases : la première permettra d'établir la responsabilité de l'exploitant ou du prestataire, tandis que la seconde visera à l'indemnisation des victimes et à la réparation individuelle des préjudices ;
- la phase de réparation des préjudices pourra être amiable ou contentieuse, un médiateur pouvant être désigné à la demande des parties.
Ainsi que le souligne notre collègue André Reichardt dans son rapport pour avis fait au nom de la commission des lois 106 ( * ) , l'action de groupe qu'il est proposé d'instituer en matière de santé se distingue de l'action de groupe en matière de consommation sur trois points : son champ, circonscrit aux dommages corporels ; le type de médiation mis en oeuvre ; les difficultés qui se posent pour l'évaluation du préjudice du fait de la nature corporelle des dommages.
Les dispositions prévues par le présent article
Le présent article introduit ainsi un chapitre III nouvellement rédigé, portant sur l'action de groupe, au sein du titre IV du livre premier de la première partie du code de la santé publique, relatif à la réparation des conséquences des risques sanitaires.
Ce chapitre III se compose de six sections comprenant les articles numérotés de L. 1143-1 à L. 1143-23 ( 1° et 2° du paragraphe I ).
La définition de l'action de groupe et la détermination des conditions requises pour l'engagement d'une telle action
La première de ces sections définit le champ d'application de l'action de groupe et la qualité pour agir au travers d'un unique article L. 1143-1 .
Le champ de l'action de groupe est déterminé selon quatre critères cumulatifs.
- Le premier d'entre eux porte sur la qualité des victimes habilitées à engager une action de groupe commune. Aux termes de la rédaction proposée, il doit s'agir d' usagers du système de santé placés dans une situation identique ou similaire .
Il est à noter que la notion d' « usager du système de santé » ne fait pas l'objet d'une définition spécifique dans le code de la santé publique, ce qui emporte deux conséquences. En premier lieu, le recours à cette notion générale, qui recouvre les victimes ayant affaire à des opérateurs de santé publics comme privés, implique la compétence concurrente des deux ordres de juridiction en matière d'action de groupe, selon les règles de répartition de droit commun. En second lieu, ainsi que le souligne notre collègue André Reichardt dans son rapport précité, l'absence d'harmonisation entre les contours de la notion et celle des produits de santé est susceptible de poser problème dans les cas où ces derniers ne seraient pas exclusivement distribués dans le cadre du système de santé.
Le caractère identique ou similaire de la situation des victimes sera évalué de manière concrète. Pourront ainsi engager une action de groupe des patients auxquels un même médicament aura été prescrit, indépendamment de la posologie et de la durée de prise.
- Le deuxième de ces critères concerne l'objet de l'action, qui constitue une action en responsabilité destinée à obtenir la réparation de préjudices de nature individuelle . Sont ainsi exclues du champ de l'action de groupe les actions visant à assurer la réparation des préjudices collectifs portés à l'intérêt des usagers du système de santé.
- Le troisième critère porte sur la cause commune des dommages susceptibles de faire l'objet d'une action de groupe. Il doit s'agir du manquement à ses obligations légales et contractuelles de la part d'un professionnel produisant, distribuant ou utilisant un produit de santé .
La notion de produit de santé est définie par référence au II de l'article L. 5311-1 du code de la santé publique, qui confie à l'agence nationale de sécurité du médicament et des produits de santé (ANSM) diverses missions relatives à l'encadrement des « produits à finalité sanitaire destinés à l'homme et des produits à finalité cosmétique », dont une liste non exhaustive est prévue par le même article.
La notion de manquement est plus large que celle de faute, ce qui tendrait à indiquer que la rédaction proposée permet de recouvrir les régimes de responsabilité sans faute du droit médical. Pour autant, l'étude d'impact indique que « les actions fondées sur une responsabilité sans faute ne pourront pas faire l'objet d'une action de groupe » ; il est précisé que les actions de groupe pourront mettre en cause la défectuosité d'un produit ou son utilisation fautive dans les cas où celui-ci ne serait pas défectueux. Le manquement pourrait donc recouvrir, par exemple, un défaut d'information lorsque certains effets indésirables d'un médicament ne sont pas mentionnés sur sa notice, ou encore une prescription fautive en dehors des indications du produit par un professionnel de santé.
S'agissant enfin du professionnel dont la responsabilité peut être recherchée, deux éléments doivent être soulignés. En premier lieu, il peut indifféremment s'agir d'une personne morale ou d'une personne physique, de droit privé comme de droit public : la notion de producteur peut par exemple renvoyer à l'industrie pharmaceutique produisant un médicament ou un dispositif médical ; celle de fournisseur aux pharmacies officinales comme aux pharmacies hospitalières à usage intérieur (PUI), ou encore aux grossistes-répartiteurs ; celle de prestataire à l'établissement de santé utilisant un produit de santé comme au médecin hospitalier ou libéral qui l'administre au patient. En second lieu, la rédaction de l'article L. 1143-12 (qui fait référence aux « personnes responsables » ) paraît indiquer que l'action de groupe peut être indifféremment intentée contre l'un ou l'autre de ces professionnels et que la responsabilité peut être partagée entre eux.
- Le quatrième critère limite enfin le champ de l'action de groupe aux seuls préjudices individuels résultant de dommages corporels . Selon les informations recueillies par vos rapporteurs au cours des auditions, cette rédaction exclut la réparation du préjudice d'anxiété subi par les personnes du fait de l'utilisation d'un produit de santé qui se serait avéré défectueux, mais dont les effets ne se seraient pas encore déclarés au moment de l'action.
Comme en matière de consommation, le choix a été fait de donner aux seules associations agréées la qualité pour engager une action de groupe .
En matière de santé, cette qualité est réservée aux associations d'usagers du système de santé ayant obtenu un agrément dans les conditions prévues par l'article L. 1114-1 du code de la santé publique, ce qui recouvre les associations actives au niveau national comme au niveau régional. Selon les informations transmises à vos rapporteurs, le dispositif proposé permettrait ainsi à plusieurs centaines d'associations (environ 500 entités) d'engager une action de groupe, quand elles ne sont qu'une vingtaine à y être autorisées en matière de consommation. Il est par ailleurs précisé que l'action de groupe n'est pas ouverte aux associations qui auraient pour activité annexe la commercialisation de produits de santé.
Les différentes étapes de la procédure
Les trois sections suivantes délimitent les contours des différentes étapes de la procédure de l'action de groupe : le jugement sur la responsabilité (section 2) ; le cas échéant, le recours à la médiation (section 3) ; enfin, la mise en oeuvre du jugement et la réparation individuelle des préjudices (section 4).
La première phase de la procédure , qui doit permettre d'établir la responsabilité de l'exploitant, du distributeur ou du prestataire, est régie par les articles L. 1143-3, L. 1143-4, L. 1143-5 et L. 1143-5-1.
- L'article L. 1143-3 prévoit la délimitation par le juge de l'action de groupe engagée, dans une décision unique portant sur trois points distincts . Cette décision doit tout d'abord permettre de vérifier la recevabilité de l'action de groupe au regard des critères énoncés ci-dessus. Elle doit ensuite permettre de statuer sur la responsabilité du défendeur au vu des cas individuels présentés par les requérants. Elle doit enfin définir les contours du groupe des usagers de santé concernés et fixer les critères de rattachement à ce groupe. À cette fin, le juge doit déterminer les dommages corporels susceptibles de faire l'objet d'une réparation dans le cadre de l'action de groupe engagée, étant précisé qu'il peut avoir recours pour ce faire à toute mesure d'instruction, et notamment à une expertise médicale.
- Les articles L. 1143-4 et L. 1143-5 portent sur les modalités de la constitution du groupe des victimes .
L'article L. 1143-4 concerne les mesures de publicité qui doivent être ordonnées par le juge dès lors que celui-ci a reconnu la responsabilité du défendeur. Il s'agit ainsi d'informer de son existence les usagers susceptibles de rejoindre l'action de groupe, afin que ceux-ci puissent se faire connaître. Ces mesures, qui sont à la charge du défendeur, ne peuvent être mises en oeuvre qu'à compter du moment où le jugement sur la responsabilité n'est plus susceptible de recours.
L'article L. 1143-5 définit les modalités du rattachement à l'action de groupe des usagers remplissant les conditions nécessaires. Ce rattachement doit intervenir dans un délai fixé par le juge, étant indiqué qu'il ne peut être ni inférieur à six mois ni supérieur à cinq ans à compter de l'achèvement des mesures de publicité ordonnées. Il est précisé que les demandes de rattachement peuvent alors être adressées au professionnel concerné, selon la préférence de l'usager, soit directement et sans intermédiaire, soit par le truchement de l'association requérante, qui devient ainsi mandataire des victimes - le mandat qui lui est confié n'entraînant pas l'adhésion à cette association des usagers concernés. Cet article définit enfin, d'une part, les modalités de la transmission à l'association par l'usager des informations relatives à son régime et à son statut de sécurité sociale et, d'autre part, une obligation d'information des organismes de sécurité sociale du mandat confié à l'association ; il s'agit ainsi de faciliter, le cas échéant, l'exercice par ces organismes de leur action subrogatoire 107 ( * ) .
- L'article L. 1143-5-1 donne la possibilité au juge de condamner le défendeur au paiement d'une provision à valoir sur les frais non compris dans les dépens exposés par l'association au cours de la procédure (également dénommée provision ad litem ). Les frais auxquels il est fait référence peuvent être, par exemple, ceux engagés pour le recrutement par l'association de personnels chargés de participer aux opérations d'indemnisation. Il s'agit ainsi d'éviter qu'une association renonce à poursuivre une action de groupe faute d'une trésorerie suffisante, alors même que le juge a déjà reconnu la responsabilité du défendeur. Cette possibilité, qui a été introduite par voie d'amendement lors de l'examen du texte en séance publique à l'Assemblée nationale, permet d'aligner la procédure de cette première phase de l'action de groupe en santé sur celle prévue en matière de consommation 108 ( * ) .
La procédure de médiation qui peut être mise en oeuvre au cours d'une action de groupe en santé, dans le but notamment d'éviter un engorgement de la procédure judiciaire et d'accélérer l'indemnisation des victimes, est régie par les articles L. 1143-6 à L. 1143-10. Ainsi que le relève notre collègue André Reichardt dans son rapport précité, c'est un régime spécifique de médiation qui est ici mis en place, en dépit du renvoi aux règles générales de la médiation fixées par la loi du 8 février 1995 109 ( * ) .
- L'article L. 1143-6 prévoit en effet que la médiation intervient à la demande des seules parties - tandis que la médiation de droit commun est décidée par le juge avec l'accord des parties. Il revient au juge de fixer la durée de la mission confiée au médiateur, dans la limite d'une durée de trois mois renouvelable une fois à la demande du médiateur.
- L'article L. 1143-7 porte sur les modalités de la désignation du médiateur par le juge . Celui-ci fait un choix dans une liste arrêtée par le ministre chargé de la santé. Il a également la possibilité de décider que le médiateur sera assisté par une commission de médiation, dont les conditions de composition seront prévues par décret. Il est indiqué que le médiateur comme, le cas échéant, les membres de cette commission sont tenus au secret professionnel.
- L'article L. 1143-8 détaille le contenu de la convention d'indemnisation amiable qui peut être proposée aux parties dans le cadre de la médiation. Cette convention, qui ne comporte pas nécessairement la détermination des responsabilités, doit préciser les conditions de la réparation des préjudices des victimes. Cela suppose notamment l'identification des dommages corporels concernés, la façon dont les expertises contradictoires seront conduites et prises en charge, ou encore les conditions de formulation des différentes offres transactionnelles.
- L'article L. 1143-9 porte sur la procédure d'homologation de la convention d'indemnisation amiable . Celle-ci doit d'abord être présentée aux parties par le médiateur, le cas échéant après délibération de la commission de médiation. Elle doit ensuite être acceptée à la fois par l'association requérante et par au moins un des professionnels mis en cause. Elle doit enfin être homologuée par le juge.
- L'article L. 1143-10 précise que la décision d'homologation, qui met fin à l'action de groupe pour ce qui est des parties signataires de la convention amiable, n'est pas susceptible de recours, de même que les décisions par lesquelles le juge donne mission au médiateur d'intervenir et choisit ce médiateur.
La deuxième phase de l'action de groupe, qui vise à l'indemnisation des victimes , est régie par les articles L. 1143-12 à L. 1143-16, qui portent sur « [la] mise en oeuvre du jugement et [la] réparation individuelle des préjudices » (titre de la section 4).
Cette phase d'indemnisation se distingue nettement de celle qui est mise en oeuvre dans le cadre de l'action de groupe en matière de consommation, dans la mesure où l'évaluation des préjudices résultant de dommages corporels comporte nécessairement une forte dimension individuelle. Dans le champ de la consommation, le juge a ainsi la possibilité, dès la première phase de jugement sur la responsabilité, de fixer un schéma général d'indemnisation en déterminant de manière globale les modalités de calcul des dommages et intérêts dus.
- L'article L. 1143-12 fixe le principe selon lequel les personnes qui ont été déclarées responsables au cours de la première phase de l'action doivent indemniser individuellement les préjudices subis par les usagers rattachés à l'action de groupe, que la demande d'indemnisation soit formulée directement ou par le truchement de l'association. Les sommes versées sont alors placées en compte de dépôt rémunéré auprès de la Caisse des dépôts et consignations (CDC).
- Les articles L. 1143-13 à L. 1143-15 envisagent la situation dans laquelle certains usagers n'auraient pas vu leur demande satisfaite dans les conditions prévues par l'article L. 1143-12 - que soient contestés le périmètre du groupe de victimes, l'ampleur du dommage ou encore le montant de l'indemnisation correspondante.
Dans ce cas de figure, il appartient aux usagers qui se considèrent comme lésés de saisir le juge compétent afin que celui-ci se prononce sur leur rattachement au groupe des victimes et sur la réparation qui leur est due (article L. 1143-13). Vos rapporteurs soulignent que si le « juge compétent » n'est pas précisément désigné par la rédaction proposée, l'étude d'impact indique que « le juge saisi de la demande en réparation n'est pas le juge qui a prononcé le jugement sur la responsabilité , qui statuerait sur toutes les demandes en réparation, mais le juge de droit commun, qui statue séparément sur chacune ». La procédure diffère donc sur ce point également de celle prévue en matière de consommation 110 ( * ) .
Il est précisé que cette demande peut également être conduite par l'association qui dispose d'un mandat, celle-ci pouvant également intervenir dans le cadre de l'exécution forcée du jugement prononcé (article L. 1143-14). Elle peut pour ce faire s'adjoindre les services d'un membre d'une profession judiciaire réglementée, sous réserve de l'autorisation du juge (article L. 1143-15).
- L'article L. 1143-16 prévoit que l'indemnisation des usagers, qu'elle résulte d'un règlement amiable, de la mise en oeuvre d'une convention de médiation ou de l'application d'un jugement de deuxième phase, est soumise aux règles générales du recours contre tiers 111 ( * ) .
Dispositions diverses, dispositions relatives à l'outre-mer et régime de l'entrée en vigueur
La cinquième section, qui porte « dispositions diverses », regroupe les articles L. 1143-17 à L. 1143-22 et concerne principalement les modalités de l'articulation de l'action de groupe avec les différentes actions civiles ouvertes aux usagers du système de santé.
- L'article L. 1143-17 prévoit que, comme c'est le cas en matière de consommation, l'engagement d'une action de groupe ou la conduite d'une médiation dans ce cadre suspend la prescription des actions individuelles qui pourraient être introduites par des usagers, qu'ils soient ou non rattachés à l'action de groupe. Il s'agit de laisser la possibilité aux usagers de choisir entre l'adhésion à l'action de groupe et la poursuite d'une action individuelle, en leur permettant d'attendre une éventuelle décision d'engagement de la responsabilité du professionnel concerné.
- Les articles L. 1143-17 et L. 1143-18 limitent les nouvelles actions qui peuvent être introduites au terme d'une action de groupe, ce qui permet de sécuriser la situation juridique des professionnels poursuivis .
L'article L. 1143-18 précise que le jugement prononcé dans le cadre de la première phase de l'action de groupe a l'autorité de la chose jugée à l'égard des usagers rattachés à l'action de groupe dont le préjudice a été réparé à l'amiable ou après jugement. Les usagers qui auront été indemnisés dans le cadre de l'action de groupe ne pourront donc pas poursuivre une nouvelle fois le professionnel concerné devant le juge.
L'article L. 1143-19 prévoit qu'une nouvelle action de groupe ne peut pas être engagée sur le fondement des mêmes faits ou des mêmes manquements qu'une action de groupe préalablement jugée ou ayant déjà fait l'objet d'une médiation homologuée.
Il indique également que le rattachement à une action de groupe n'interdit pas d'engager des actions de droit commun lorsqu'elles portent sur des dommages n'entrant pas dans le champ du jugement de la première phase ou de la convention homologuée.
- L'article L. 1143-20 porte sur la situation dans laquelle une association ayant engagé une action de groupe ferait défaut. Il est alors permis à toute autre association agréée d'usagers du système de santé de demander au juge, à tout moment, d'être substituée dans les droits de cette dernière.
- L'article L. 1143-21 prévoit que les actions engagées au cours de la première comme de la deuxième phase de l'action de groupe peuvent être exercées directement à l'encontre de l'assureur du professionnel concerné.
- L'article L. 1143-22 fixe le principe selon lequel toute clause ayant pour objet ou pour effet d'interdire à une personne de participer à une action de groupe est réputée non écrite.
L'unique article L. 1143-23 de la section 6, qui porte « dispositions relatives à l'outre-mer », prévoit que les dispositions relatives à l'action de groupe sont applicables dans les îles Wallis et Futuna.
Le paragraphe II indique que l'entrée en vigueur des dispositions relatives à l'action de groupe interviendra soit à la date fixée par les mesures réglementaires prises pour son application, soit au 1 er juillet 2016, si ces mesures ne sont pas intervenues avant cette date.
Le paragraphe III prévoit la remise par le Gouvernement au Parlement, dans un délai de trente mois après la promulgation de la présente loi, d'un rapport évaluant la mise en oeuvre de l'action de groupe et préconisant les adaptations qui seront jugées nécessaires.
II - La position de la commission
Votre commission a adopté neuf amendements à cet article, dont la plupart entraînent des modifications substantielles du dispositif proposé.
À l'initiative de ses rapporteurs, elle a tout d'abord adopté un amendement prévoyant que les indemnisations versées aux requérants dans le cadre d'une action de groupe pour laquelle l'association requérante est assistée par un avocat peuvent également transiter, à la demande de l'association, par la caisse des règlements pécuniaires des avocats (Carpa) à laquelle cet avocat est affilié ( amendement COM-450 ). Cette rédaction reprend celle qui avait été proposée par le Sénat à l'article 11 ter du projet de loi pour la croissance, l'activité et l'égalité des chances économiques, à propos de l'action de groupe en matière de consommation.
Elle permet de garantir la liberté de choix de l'association, qui peut ainsi décider si les fonds qu'elle recevra dans le cadre d'une action de groupe doivent transiter par la Carpa dont dépend son avocat, ou par la CDC. L'association pourra ainsi arbitrer entre la commodité du recours à la Carpa, qui la dispense d'ouvrir un compte auprès de la CDC, et l'intérêt qui s'attache à la rémunération des sommes en jeu dès lors que les fonds sont déposés auprès de la CDC.
Elle a par ailleurs adopté huit amendements sur proposition de notre collègue André Reichardt, rapporteur pour avis au nom de la commission des lois.
- Le premier d'entre eux vise à limiter la qualité à agir dans le cadre d'une action de groupe en matière de santé aux seules associations d'usagers du système de santé agréées au niveau national ( amendement COM-56 ).
Votre commission a en effet considéré que le choix de réserver la qualité pour agir aux acteurs associatifs s'explique par une double logique, qui vise à augmenter les chances de succès des requérants tout en limitant le risque d'engorgement des tribunaux. Il s'agit, en premier lieu, de leur faire jouer un rôle de filtre des actions susceptibles d'être engagées. Il s'agit, en second lieu, de s'assurer que les acteurs qui portent une action de groupe disposent de l'expérience et des moyens suffisants pour faire face à une procédure souvent longue et complexe. Or, il paraît douteux que les quelques 400 associations d'usagers agréées au niveau régional soient toutes à même de conduire une action de groupe dans de bonnes conditions.
La rédaction ainsi retenue aboutit ainsi à rapprocher le régime de l'action de groupe en matière de santé de celui applicable en matière de consommation. Une centaine d'associations agréées au niveau national pourraient ainsi engager une action de groupe en matière de santé, contre une vingtaine dans le champ de la consommation.
- Le deuxième est d'ordre rédactionnel ( amendement COM-57 ).
- Le troisième raccourcit de cinq à trois ans le délai maximum pendant lequel l'adhésion au groupe des victimes est possible ( amendement COM-58 ).
La borne supérieure du délai ouvert pour l'adhésion à une action de groupe, qui permet certes de prendre en compte le caractère parfois tardif des dommages qui peuvent se manifester en matière médicale, apparaît particulièrement élevée. Ainsi que le souligne notre collègue André Reichardt dans son rapport pour avis, la rédaction proposée revient en effet à allonger de moitié le délai de prescription pour les actions individuelles qui peuvent être engagées sur le fondement d'un dommage corporel, dans la mesure où la prescription est suspendue pour toutes les victimes potentielles pendant toute la durée d'une action de groupe. Cette nouvelle rédaction vise dès lors à limiter la durée de la situation d'incertitude à laquelle sont exposés les professionnels susceptibles d'être poursuivis .
Les droits des victimes ne se trouvent pas lésés pour autant . La durée de trois ans permettra toujours de couvrir une partie des préjudices qui se seront manifestés tardivement - par comparaison, la même durée est fixée à six mois pour l'action de groupe en matière de consommation, pour des préjudices de nature certes différente. En outre, les victimes qui n'auront pas pu se joindre à l'action ne seront pas sans recours, puisqu'elles pourront toujours agir par la voie d'une action individuelle.
- Le quatrième procède à un alignement du régime de la médiation en matière d'action de groupe sur le droit commun, en permettant également au juge de proposer une médiation, et non pas seulement aux parties comme le prévoit le texte ( amendement COM-59 ). Votre commission souhaite en effet favoriser, dans la mesure du possible, le recours à des procédures amiables qui permettent bien souvent une indemnisation plus rapide des victimes.
- Le cinquième supprime la formalité consistant à soumettre la convention d'indemnisation proposée aux parties par le médiateur à la délibération préalable de la commission de médiation censée assister le médiateur dans sa tâche ( amendement COM-60 ). Cette formalité apparaît en effet de nature à complexifier inutilement la procédure de médiation.
- Le sixième tend à prévoir que la décision d'homologation de l'accord de médiation est susceptible de recours ( amendement COM-61 ). Il s'agit de prendre en compte les situations dans lesquelles un tiers peut avoir intérêt à contester la décision d'homologation du juge.
- Le septième tend à réserver au juge ayant statué sur la responsabilité dans le cadre de la première phase de l'action de groupe la charge de se prononcer sur la réparation individuelle des préjudices lors de la deuxième phase ( amendement COM-62 ). Cette nouvelle rédaction permettra notamment de limiter les risques de divergences d'appréciation d'une juridiction à une autre, ce qui pourrait porter atteinte à l'égalité des justiciables.
- Le huitième prévoit que pour être interdite, une nouvelle action de groupe devra porter sur les mêmes faits et les mêmes manquements, mais aussi sur la réparation des mêmes préjudices ( amendement COM-63 ). Votre commission a en effet considéré que cette rédaction, qui reprend celle applicable en matière de consommation, est plus protectrice des victimes, dans la mesure où elle permet de mieux prendre en compte la situation des victimes dont les préjudices apparaîtraient tardivement.
Votre commission a adopté cet article ainsi modifié.
Article 45 bis A
(art. L.
1142-3-1 du code de la santé publique)
Inclusion des dommages
liés à des actes à finalité abortive
et
contraceptive dans le champ de réparation par l'Office national
d'indemnisation des accidents médicaux, des affections iatrogènes
et des infections nosocomiales
Objet : Cet article, inséré par l'Assemblée nationale, précise que les préjudices liés à des actes médicaux à finalité abortive et contraceptive sont inclus dans le champ des dommages dont la réparation peut être demandée à l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (Oniam).
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative du Gouvernement avec l'avis favorable de la commission.
Il vise à lever une incertitude sur l'interprétation d'une disposition de la loi de financement de la sécurité sociale pour 2015 112 ( * ) , codifiée à l'article L. 1142-3-1 du code de la santé publique, qui limite la réparation de préjudices par l'Oniam au titre de la solidarité nationale aux dommages imputables à des actes médicaux à « finalité préventive, diagnostique, thérapeutique ou reconstructrice, y compris dans leur phase préparatoire ou de suivi ».
En adoptant cette disposition, le législateur a entendu exclure de ce dispositif d'indemnisation les dommages liés à des actes de chirurgie esthétique de convenance personnelle et non pas les préjudices imputables à des actes à finalité abortive ou contraceptive.
Le paragraphe I du présent article complète l'article L. 1142-3-1 pour y apporter cette précision. Il est désormais précisé que le dispositif de réparation n'est pas applicable « aux demandes d'indemnisation de dommages imputables à des actes dépourvus de finalité contraceptive, abortive, préventive, diagnostique, thérapeutique ou reconstructrice ».
Le paragraphe II prévoit que ce dispositif s'applique aux demandes d'indemnisation postérieures au 31 décembre 2014 , c'est-à-dire à toutes les demandes formulées depuis l'entrée en vigueur de la loi de financement de la sécurité sociale pour 2015.
II - La position de la commission
Cet article apporte une précision que votre commission juge utile même si le nombre de dossiers concernés est, selon les informations transmises par l'Oniam, extrêmement faible.
Votre commission a adopté cet article sans modification.
Article 45 bis B
(art. L.
221-1 et L. 221-3-1-1 [nouveau] du code de la sécurité
sociale)
Maîtrise du risque contentieux
par la Caisse nationale
d'assurance maladie
Objet : Cet article, inséré par l'Assemblée nationale, renforce le rôle de la Caisse nationale d'assurance maladie des travailleurs salariés dans les procédures contentieuses menées par les caisses de son réseau.
I - Le dispositif proposé
Cet article, issu d'un amendement du Gouvernement adopté en séance publique à l'Assemblée nationale, se compose de deux points.
Le 1° permet à la Caisse nationale d'assurance maladie (Cnam) de se prononcer sur l'opportunité pour les caisses de son réseau de porter des litiges devant la Cour de cassation.
Le 2° prévoit la possibilité, pour la Caisse nationale, de se substituer aux caisses de son réseau en cas de faute civile ou d'infraction pénale susceptible d'avoir causé préjudice à l'assurance maladie dans des conditions qui peuvent être fixées par décret.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 45 bis
(art. L.
1142-24-5 du code de la santé publique)
Indemnisation des victimes du
benfluorex
Objet : Cet article, inséré par l'Assemblée nationale, tend à permettre un nouvel examen des dossiers d'indemnisation de certaines victimes du benfluorex.
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement adopté en commission à l'Assemblée nationale. Il avait déjà été adopté par le Sénat, à l'initiative du Gouvernement, avec un avis de sagesse de sa commission des finances dans le cadre de l'examen du projet de loi de finances rectificative pour 2014, puis adopté conforme par l'Assemblée nationale, mais censuré par le Conseil constitutionnel au motif qu'il ne trouvait pas sa place dans une telle loi.
L'article 57 de la loi n° 2011-900 du 29 juillet 2011 de finances rectificative pour 2011 a introduit un dispositif d'instruction des demandes d'indemnisation amiable des victimes du benfluorex - principe actif de la spécialité pharmaceutique commercialisée sous le nom de marque Mediator par les laboratoires Servier -, instruction confiée à un collège d'experts placé auprès de l'Office national d'indemnisation des accidents médicaux, des incidents iatrogènes et des infections nosocomiales (Oniam).
Les crédits destinés à l'indemnisation sont inscrits sur le programme Avances à l'Oniam. Depuis 2013, il est inscrit 15 millions d'euros en loi de finances mais ces crédits n'ont à ce stade pas été consommés. Le projet de loi de finances pour 2015 prévoit également 15 millions d'euros au titre de ce programme.
En effet, si le collège d'experts a d'ores et déjà émis 3 000 avis et doit encore examiner 5 500 dossiers, nombre de dossiers ont reçu un avis négatif alors qu'ils auraient dû recevoir un avis positif au vu des nouvelles connaissances scientifiques. En effet, la connaissance des mécanismes d'intoxication médicamenteuse par le benfluorex fait toujours l'objet de découvertes. Cette situation explique en partie la non-consommation des crédits budgétaires ouverts.
Le présent article propose, par conséquent, de modifier l'article L. 1142-24-5 du code de la santé publique afin :
- de prévoir un réexamen des dossiers qui ont été rejetés et qui ne l'auraient pas été à l'aune des nouvelles connaissances scientifiques ;
- d'ouvrir la possibilité à certaines victimes qui ne disposaient pas d'examens suffisamment concluants au moment de l'examen de leur situation et qui en disposent aujourd'hui de les faire valoir à nouveau auprès du collège d'experts placé auprès de l'Oniam.
II - La position de la commission
Votre commission est favorable à cet article qui permet une meilleure indemnisation des victimes du Médiator.
Votre commission a adopté cet article sans modification.
Article 45 ter
(art. L.
1142-28 du code de la santé publique)
Délai de prescription
des actions formées
devant l'Office national d'indemnisation des
accidents médicaux,
des infections nosocomiales et des affections
iatrogènes
Objet : Cet article, inséré par l'Assemblée nationale, clarifie les règles de prescription applicables aux actions introduites devant l'Office national d'indemnisation des accidents médicaux, des infections nosocomiales et des affections iatrogènes.
I - Le dispositif proposé
Le présent article a été inséré à l'Assemblée nationale en séance publique à l'initiative du Gouvernement avec l'avis favorable de la commission.
Il propose plusieurs modifications des règles de prescription des actions introduites devant l'Oniam afin de les clarifier et de les rendre plus favorables aux intérêts des victimes.
Le paragraphe I réécrit l'article L. 1142-28 du code de la santé publique relatif à la prescription en matière de responsabilité médicale.
Dans sa rédaction en vigueur, cet article prévoit que les actions tendant à mettre en cause la responsabilité des professionnels de santé ou des établissements de santé publics ou privés à l'occasion d'actes de prévention, de diagnostic ou de soins se prescrivent par dix ans à compter de la consolidation du dommage. En d'autres termes, passé ce délai, il n'est plus possible d'attaquer un professionnel de santé ou un établissement de santé sur le terrain de la responsabilité.
Dans un souci de cohérence, l'alinéa 2 du présent article complète cette rédaction afin de prévoir l'application du même délai de prescription pour les actions introduites devant l'Oniam , c'est-à-dire formées en application des dispositions suivantes :
- le II de l'article L. 1142-1, qui concerne la réparation au titre de la solidarité nationale de préjudices causés par un accident médical, une affection iatrogène ou une infection nosocomiale , lorsqu'ils sont directement imputables à des actes de prévention, de diagnostic ou de soins et qu'ils ont eu des conséquences anormales et graves ;
- l'article L. 1221-14, relatif à la réparation par la solidarité nationale des préjudices résultant de la contamination par le virus de l'hépatite B ou C ou le virus T-lymphotropique humain causée par une transfusion de produits sanguins ou une injection de médicaments dérivés du sang ;
- l'article L. 3111-9 qui prévoit la réparation intégrale des préjudices directement imputables à une vaccination obligatoire ;
- l'article L. 3122-1 qui fixe les règles d'indemnisation des victimes de préjudices résultant de la contamination par le VIH causée par une transfusion sanguine ou une injection de produits dérivés du sang ;
- l'article L. 3131-4, relatif à la réparation intégrale des préjudices causés par les accidents médicaux, les affections iatrogènes et les infections nosocomiales imputables à des activités de prévention, de diagnostic ou de soins réalisées pour faire face à une menace sanitaire grave appelant des mesures d'urgence .
L'alinéa 3 indique que le titre XX du livre III du code civil, relatif aux règles générales de prescription, est applicable, à l'exclusion de son chapitre II, qui concerne les délais et le point de départ de celle-ci.
Le paragraphe II concerne le délai de prescription des actions en indemnisation introduites par les victimes d'hépatites transfusionnelles. La loi n° 2008-1330 de financement de la sécurité sociale pour 2009 a donné compétence à l'Oniam pour réparer les préjudices liés à une contamination par le VIH ou le VHC causée par une transfusion sanguine. Elle a eu pour conséquence de substituer, à compter du 1 er janvier 2010, l'Oniam à l'établissement français du sang (EFS) pour tous les litiges en cours. Or, l'EFS appliquait la prescription décennale tandis que les créances de l'Oniam se prescrivent dans un délai de quatre ans.
Compte tenu de cette différence de délais, potentiellement préjudiciable aux victimes, il est désormais précisé que le dispositif prévu au paragraphe I ne s'applique que lorsque le délai de prescription ne sera pas déjà expiré à la date de son entrée en vigueur. Lorsque la prescription n'est pas encore acquise, il doit être tenu compte du délai déjà écoulé.
Selon les informations communiquées à vos rapporteurs par l'Oniam, moins de 200 dossiers sont concernés par cette disposition, pour une incidence financière totale estimée dans une fourchette comprise entre 7 et 10 millions d'euros.
Le second alinéa du paragraphe II prévoit la seule réouverture éventuelle, sous réserve des décisions de justice définitives, des actions introduites par les victimes d'hépatites transfusionnelles devant l'Oniam à compter du 1 er janvier 2006, date à compter de laquelle l'Office s'est substitué au fonds d'indemnisation des transfusés et hémophiles (FITH) pour l'indemnisation des victimes.
Dans ce cas, l'office ne peut cependant engager d'action récursoire contre les éventuels tiers responsables des dommages transfusionnels dans la mesure où ils ont pu légitimement penser que leur responsabilité ne pouvait plus être recherchée.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 46
(art. L. 1110-4, L.
1111-5, L. 1111-7
et L. 1111-18 du code de la santé
publique)
Accès aux informations de santé
Objet : Cet article vise à élargir le champ des personnes pouvant avoir accès au dossier médical d'une personne décédée et à préciser les règles d'accès au dossier médical d'un majeur protégé.
I - Le dispositif proposé
Le principe du secret médical, dont les origines remontent au XIX e siècle, a été réaffirmé par la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé. Il a pour pendant le principe de l'accès de chaque patient aux informations concernant sa santé. Ces deux principes trouvent une traduction législative dans le code de la santé publique. Aux termes de l'article L. 1110-4 de ce code, toute personne prise en charge par un établissement ou par un professionnel de santé a droit « au respect de sa vie privée et du secret des informations la concernant », tandis que l'article L. 1111-7 précise que toute personne peut accéder aux informations concernant sa santé, directement ou par l'intermédiaire d'un médecin qu'elle désigne.
Extension du champ des personnes pouvant avoir accès aux informations médicales concernant une personne décédée.
Le principe du secret médical ne disparaît pas en cas de décès. L'article L. 1110-4 du code de la santé publique précise néanmoins que les ayants droit de la personne décédée peuvent avoir accès aux informations qui sont de nature à permettre de connaître les causes du décès, de défendre la mémoire du défunt ou de faire valoir leurs droits 113 ( * ) , sous réserve que la personne ne s'y soit pas opposée de son vivant.
Le présent article vise à permettre au concubin du défunt ou à la personne qui lui est liée par un pacte civil de solidarité (Pacs) d'avoir accès, dans les mêmes conditions, à ces informations. Il modifie à cet effet les articles L. 1110-4 et L. 1111-7 du code de la santé publique. L'Assemblée nationale a adopté un amendement de la rapporteure visant, par cohérence, à modifier dans le même sens, l'article L. 1111-18 relatif à la consultation du dossier médical personnel.
Accès des titulaires de l'autorité parentale aux informations médicales concernant un mineur décédé.
Lorsqu'une personne est mineure, les titulaires de l'autorité parentale ont accès aux informations concernant sa santé. Le mineur peut toutefois s'opposer à la transmission de ces informations, conformément aux articles L. 1111-5 et L. 1111-5-1 du code de la santé publique. En cas de décès, dans le silence de la loi, les titulaires de l'autorité parentale se retrouvent dans la situation des ayants droit. Leur accès aux informations relatives à la santé du mineur décédé est donc régi par les dispositions de l'article L. 1110-4 du code de la santé publique et restreint aux informations permettant de connaître les causes du décès, de défendre la mémoire du défunt ou de faire valoir leurs droits.
Le b) du 1° du présent article complète l'article L. 1110-4 du code de la santé publique afin de permettre aux titulaires de l'autorité parentale de conserver un accès au dossier médical du mineur décédé, sans que cet accès doive être motivé. Seuls les éléments relatifs à des décisions médicales pour lesquelles le mineur s'est opposé, de son vivant, au recueil du consentement des titulaires de l'autorité parentale, ne peuvent leur être communiqués.
Accès aux informations médicales concernant un majeur protégé
Le deuxième alinéa de l'article L. 1111-7 du code de la santé publique organise l'accès de toute personne aux informations concernant sa santé. Le présent article complète cet alinéa afin de permettre à une personne habilitée, conformément à l'article 459 du code civil, à représenter ou assister une personne faisant l'objet d'une mesure de protection juridique d'avoir accès à ces informations dans les mêmes conditions.
Le 1° bis du présent article, inséré par l'Assemblée nationale, corrige une erreur de référence à l'article L. 1111-5 du code de la santé publique.
II - La position de la commission
Extension du champ des personnes pouvant avoir accès aux informations médicales concernant une personne décédée.
La notion d'ayant droit est actuellement interprétée de manière restrictive. L'article 1 er de l'arrêté du 3 janvier 2007, modifiant l'arrêté du 5 mars 2004 portant homologation des recommandations de bonnes pratiques relatives à l'accès aux informations concernant la santé précise que « En ce qui concerne la portée de la qualité d'ayant droit, il s'agit dans tous les cas des successeurs légaux du défunt ». Cet arrêté est venu confirmer la position prise par la Commission d'accès aux documents administratifs (Cada) dans un conseil du 18 mars 2004.
En conséquence, le concubin ou le partenaire lié par un Pacs ne peut, à moins d'avoir été désigné comme héritier légal du défunt au sens du code civil, avoir accès aux informations de son dossier médical. Le présent article vise à remédier à cette différence de régime entre les ayants droit et le partenaire ou concubin.
Accès des titulaires de l'autorité parentale aux informations médicales concernant un mineur décédé.
Il semble pertinent de préciser que les parents ou les titulaires de l'autorité parentale ne perdent pas leur droit d'accès aux informations médicales avec le décès du mineur, sous réserve d'une opposition manifestée de son vivant.
Accès aux informations médicales concernant un majeur protégé
L'article 459 du code civil dispose que la personne faisant l'objet d'une mesure de tutelle ou de curatelle prend seule, dans la mesure où son état le permet, les décisions relatives à sa personne. Lorsque son état ne lui permet pas de prendre, seule, une décision personnelle éclairée, le juge ou le conseil de famille peuvent prévoir l'assistance de la personne chargée de sa protection, voire autoriser le tuteur à représenter l'intéressé. Il est toutefois précisé que, sauf urgence, la personne chargée de la protection du majeur ne peut pas prendre une décision ayant pour effet de porter gravement atteinte à l'intégrité corporelle de la personne protégée ou à l'intimité de sa vie privée sans autorisation du juge ou du conseil de famille.
Afin que la personne chargée de la protection du majeur puisse mener à bien sa mission, il est important qu'elle puisse avoir accès aux informations médicales. Or, en l'état actuel du droit, il n'existe aucune disposition permettant au tuteur ou au curateur d'avoir accès à ces informations. La modification proposée semble donc aller dans le bon sens.
L'article L. 1110-4 du code de la santé publique est, par ailleurs, modifié par l'article 25 du projet de loi. Il est préférable, au regard de l'exigence de clarté et d'intelligibilité de la loi, qu'une même disposition ne soit modifiée que par un seul et même article. Il convient donc de déplacer les dispositions du présent article relatives à l'article L. 1110-4 du code de la santé publique vers l'article 25 du projet de loi. Votre commission a donc adopté, à l'initiative de vos rapporteurs, un amendement de suppression ( amendement COM-436 ) de ces dispositions ainsi qu'un amendement de précision juridique ( amendement COM-437 ) visant à supprimer les mentions inutiles des héritiers et du conjoint de la personne décédée, déjà couverts par la notion d'ayants-droits et précisant, pour les majeurs protégés, les dispositions du code civil visées.
Votre commission a adopté cet article ainsi modifié.
Article 46 bis
(art. L.
1141-5 à L. 1141-7 du code de la santé publique)
Droit
à l'oubli pour les anciens malades du cancer
Objet : Cet article, inséré par l'Assemblée nationale, crée un « droit à l'oubli » afin de faciliter l'accès des anciens malades du cancer au crédit et à l'assurance.
I - Le dispositif proposé
Le présent article, issu d'un amendement du Gouvernement adopté en commission à l'Assemblée nationale, a pour objet de faciliter l'accès à l'assurance et au crédit des personnes ayant ou ayant eu un problème de santé, notamment une pathologie cancéreuse. Il complète en ce sens la section 2 du chapitre 1 er du titre IV du livre I er du code de la santé publique.
L'article L. 1141-2 du code de la santé publique prévoit une convention nationale conclue entre l'Etat, les organisations professionnelles du domaine du crédit, de l'assurance et de la mutualité et les organisations représentant les usagers du système de santé. Cet article, issu de la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé, donne une base législative à un processus conventionnel initié en 1991. La convention prévue à l'article L. 1141-2 a notamment pour but de faciliter l'accès au crédit des personnes « présentant un risque aggravé » en raison de leur état de santé ou d'un handicap. La convention actuellement en vigueur, intitulée « S'assurer et emprunter avec un risque aggravé de santé » (Aeras), a été signée le 1 er février 2011 et est entrée en vigueur un mois plus tard. Elle est conclue pour une durée de trois ans et renouvelable par tacite reconduction.
La rédaction initiale du présent article a été remaniée à l'initiative du Gouvernement lors de l'examen du texte en séance publique sans que les principes posés ne changent. Cette réécriture avait notamment pour objet de de prendre en compte la signature, le 24 mars 2015, d'un protocole d'accord qui doit entraîner l'adoption d'un avenant à la convention Aeras. Cet avenant devrait être officiellement signé à l'automne 2015 114 ( * )
Le présent article ajoute au code de la santé publique un article L. 1141-5, aux termes duquel la convention mentionnée à l'article L. 1141-2 détermine les modalités et les délais au-delà desquels les personnes ayant souffert d'un cancer ne peuvent se voir appliquer d'exclusion de garanties ni de majoration de tarifs pour des contrats d'assurance relatifs à un crédit relevant de la convention. La convention prévoit également les délais au-delà desquels les informations médicales relatives aux pathologies cancéreuses ne peuvent plus être recueillies par les organismes assureurs.
Il est précisé que ces modalités et délais doivent être révisés régulièrement en fonction des progrès thérapeutiques.
L'article prévoit, par ailleurs, que ces dispositions peuvent être étendues à des pathologies autres que cancéreuses, dès lors que les progrès thérapeutiques permettent de circonscrire durablement leurs effets.
Un article L. 1141-7 nouveau, issu d'un amendement de M. Christian Paul et plusieurs de ses collègues, adopté contre l'avis du Gouvernement et de la commission, prévoit que la convention fixe également, selon une grille de référence, le montant maximal des majorations et la nature des exclusions de garantie qui peuvent être appliquées en raison d'un risque aggravé lié à une pathologie.
Le II du présent article prévoit que, à défaut d'une mise en oeuvre du droit à l'oubli par la voie conventionnelle avant le 31 décembre 2015 ou, pour les pathologies autres que cancéreuses, dans un délai de dix-huit mois à compter de la promulgation de la loi, les délais et modalités prévus par l'article L. 1141-5 seront fixés par décret.
|
Le protocole signé le 24 mars 2015 par les partenaires de la convention Aeras prévoit un « droit à l'oubli » pour les personnes, anciens malades du cancer. Ces personnes ne seront ainsi plus tenues de déclarer leur maladie à partir de 15 ans après l'arrêt du traitement. Pour les cancers diagnostiqué avant l'âge de 15 ans, ce « droit à l'oubli » prend effet au bout de cinq ans. Le protocole prévoit enfin une grille de référence permettant d'assurer au tarif normal des personnes ayant contracté certains cancers, dès lors que la date de fin du protocole thérapeutique a cessé depuis un certain nombre d'années, inférieur à 15 ans. Cette grille sera actualisée, au moins lors de chaque renouvellement de la Convention. Ce protocole d'accord doit être mis en oeuvre par un avenant à la convention Aeras qui doit être parafé au début du mois de septembre 2015. |
II - La position de la commission
Le présent article fait écho à l'engagement, pris par le Gouvernement dans le cadre du troisième plan Cancer (2014-2019) présenté par le Président de la République en février 2014, d'instaurer un « droit à l'oubli » pour les anciens malades du cancer. Ce « droit à l'oubli » constitue une attente forte pour les trois millions de personnes qui, en France, souffrent ou ont souffert du cancer.
En effet, les progrès de la médecine permettent, sinon de guérir définitivement, au moins de réduire les risques de rechute à un niveau comparable au risque moyen porté par l'ensemble de la population. Il n'est, dans ces conditions, pas justifié de traiter les anciens malades différemment du reste des assurés. Le droit à l'oubli doit donc permettre aux personnes qui ont souffert d'un cancer et notamment d'un cancer pédiatrique, de se projeter à nouveau dans l'avenir.
L'accès des personnes présentant des risques de santé particuliers au crédit et à l'assurance a fait l'objet d'une première convention entre l'Etat et les professionnels de l'assurance, en 1991 : la convention dite Belorgey ; puis la convention Aeras, signée en 2006, a permis des progrès en la matière. Si la logique suivie est donc, depuis le début, celle d'une démarche conventionnelle, la loi a accompagné les avancées progressives. Ainsi, la loi du 4 mars 2002 115 ( * ) a introduit dans le code de la santé publique un chapitre relatif à l'accès à l'assurance contre les risques d'invalidité ou de décès dont l'article L. 1141-2 mentionne la convention. A la suite de la signature de la convention Aeras, la loi du 31 janvier 2007 116 ( * ) a précisé la rédaction de cet article pour prendre en compte les progrès réalisés par les partenaires.
La mise en oeuvre d'un droit à l'oubli marque une nouvelle étape dans la démarche conventionnelle engagée depuis 1991. Le nouvel article L. 1141-5 du code de la santé publique introduit par le présent article grave dans la loi cette avancée. S'il prévoit, à titre subsidiaire, l'intervention de textes règlementaires, cet article n'a pas pour objet de remettre en cause le contenu de l'accord trouvé par les partenaires. Sa rédaction apparaît en effet tout à fait compatible avec le contenu de l'accord trouvé par les partenaires.
Vos rapporteurs se sont interrogés sur le choix des paramètres retenus par les signataires de la convention Aeras. En effet, on peut considérer, dès dix ans après l'arrêt du protocole thérapeutique, que le risque de récidive est statistiquement proche du risque que présente tout individu. Néanmoins, vos rapporteurs estiment qu'il n'est pas souhaitable que le législateur remette en cause l'accord trouvé par les signataires de la convention, dont l'Etat fait partie, en imposant des paramètres différents. Cela marquerait en effet une marque de défiance vis-à-vis des partenaires et de la démarche conventionnelle elle-même.
De plus, il faut noter que l'accord trouvé par les parties prévoit de réduire le délai de quinze ans à chaque fois que les progrès de la médecine le justifieront, pathologie par pathologie.
Les délais dans lesquels les paramètres prévus devront être fixés (avant le 31 décembre 2015 pour les pathologies cancéreuses et 18 mois après la promulgation de la loi pour les autres pathologies) semblent laisser aux partenaires le temps nécessaire à un accord.
Toutefois, les dispositions prévues par le nouvel article L. 1141-7, issu d'un amendement adopté par l'Assemblée nationale contre l'avis de sa commission et du Gouvernement, vont plus loin que ce sur quoi les signataires de la convention Aeras se sont mis d'accord le 23 mars. Cet article prévoit en effet que la convention fixe également le montant maximal de la majoration des tarifs et la nature des exclusions de garantie pouvant être appliquées à une personne présentant un risque aggravé en santé. Cette disposition pose un certain nombre de problèmes. Premièrement, son introduction contredit la démarche conventionnelle suivie jusqu'à présent et qui apparaît comme la seule de nature à permettre de réelles avancées. Deuxièmement, elle témoigne d'une mauvaise compréhension du principe même de l'assurance qui repose sur la mutualisation des risques. En empêchant les assureurs de fixer un tarif correspondant au risque évalué, un encadrement des tarifs ou des exclusions de garantie aurait pour effet de renchérir l'assurance emprunteur pour l'ensemble des assurés. La convention Aeras prévoit au demeurant un mécanisme d'écrêtement des surprimes sous condition de ressource, pris en charge par les professionnels.
Enfin la compatibilité de cette disposition avec le droit européen et le droit français en matière d'une part de concurrence et d'interdiction des ententes et d'autre part de règles prudentielles ne semble pas assuré. C'est pourquoi votre commission a adopté un amendement de vos rapporteurs tendant à supprimer cette disposition ( amendement COM-438 ).
Votre commission a adopté cet article ainsi modifié.
Article 46 ter A
(art. L.
111-8 du code des assurances)
Extension du principe de non-discrimination
des donneurs
en matière d'assurance aux dons de cellules et de
gamètes
Objet : Cet article, inséré par l'Assemblée nationale, étend le principe de non-discrimination des donneurs d'organes en matière d'assurance aux donneurs de cellules et de gamètes.
I - Le dispositif proposé
Aux termes de l'article L. 111-8 du code des assurances, créé par la loi n° 2011-814 du 7 juillet 2011 relative à la bioéthique, un don d'organes ne peut servir de fondement à un refus de contrat d'assurance, à une majoration de prime ou à une différence de prestation.
Le présent article complète l'article L. 111-8 du code des assurances afin d'exclure également les discriminations fondées sur la prise en compte d'un don de cellules ou de gamètes.
II - La position de la commission
La loi du 7 juillet 2011 précitée a posé le principe de non-discrimination des donneurs d'organes dans le domaine de l'assurance. Toutefois, il n'existe aucune disposition légale interdisant aux assureurs de refuser de couvrir les conséquences éventuelles d'un don de moelle épinière ou d'ovocytes.
Il ressort des auditions menées par vos rapporteurs que, bien que peu fréquents, des cas de discrimination fondée sur le don de cellules existent. L'interdiction de ces discriminations dans la loi a donc une valeur largement symbolique mais n'est pas inutile. L'ajout des donneurs de gamètes par un amendement du Gouvernement adopté par l'Assemblée nationale permet d'unifier le droit applicable au don du vivant.
Votre commission a adopté cet article sans modification.
Article 46 ter
[supprimé]
(art. L. 1232-1 et L. 1232-6 du code de la santé
publique)
Renforcement du consentement présumé au don
d'organes
Objet : Cet article, inséré par l'Assemblée nationale, modifie les règles encadrant le prélèvement d'organes sur des personnes décédées.
I - Le dispositif proposé
L'article L. 1232-1 du code de la santé publique, relatif au prélèvement d'organes sur une personne décédée, précise qu'un tel prélèvement ne peut être effectué qu'à des fins thérapeutiques ou scientifiques. Un prélèvement peut être pratiqué dès lors que la personne n'a pas, de son vivant, fait connaître son opposition 117 ( * ) . Il est précisé que cette opposition peut être exprimée par tout moyen, notamment par l'inscription sur un registre national automatisé (« registre des refus », géré par l'agence de la biomédecine) et qu'elle est révocable à tout moment. Dans les cas où le médecin n'a pas connaissance de la volonté du défunt, il doit « s'efforcer de recueillir », auprès de ses proches, l'opposition éventuellement exprimée.
L'article L. 1232-6 du même code précise, à son troisième alinéa, qu'un décret en Conseil d'Etat détermine les modalités d'application des dispositions relatives au prélèvement d'organes sur une personne décédée.
Le présent article a été inséré par l'Assemblée nationale en commission, sur proposition de M. Jean-Louis Touraine, rapporteur. Sa rédaction actuelle résulte d'un amendement du Gouvernement, adopté en séance publique.
Dans la version issue des travaux de la commission, l'inscription sur le registre national devenait le moyen exclusif d'exprimer une opposition au prélèvement. Les proches demeuraient informés des prélèvements envisagés et de leur finalité sans pouvoir témoigner d'une éventuelle opposition exprimée par le défunt de son vivant. Un décret en Conseil d'Etat devait fixer les conditions du dialogue entre les professionnels de santé et les proches du défunt.
Aux termes de la rédaction adoptée en séance publique, l'inscription sur le registre national des refus est le principal moyen d'expression d'une opposition au prélèvement d'organes, mais non le moyen exclusif.
L'exigence d'information préalable des proches du défunt sur la nature et les finalités du prélèvement envisagé est, elle, maintenue et il est fait référence aux bonnes pratiques arrêtées par le ministre chargé de la santé, sur proposition de l'agence de la biomédecine. L'obligation faite au médecin de rechercher une éventuelle opposition n'est toutefois pas rétablie.
La rédaction de l'alinéa 3 de l'article L. 1232-6 est également modifiée et enrichie. Le décret en Conseil d'Etat, prévu par cet article, doit ainsi déterminer les modalités selon lesquelles le refus peut être exprimé et révoqué ainsi que les modalités d'information du public et des usagers du système de santé.
Enfin, il est précisé que la nouvelle rédaction des articles L. 1232-1 et L. 1232-6 du code de la santé publique entre en vigueur six mois après la publication du décret en Conseil d'Etat et au plus tard le 1 er janvier 2017.
II - La position de la commission
La transplantation d'organes vitaux est souvent la seule solution permettant à des malades atteints de pathologies diverses de retrouver une vie normale, voire de survivre. Il est aujourd'hui possible de greffer avec succès six organes humains (rein, foie, coeur, poumons, pancréas et intestin). En 2013, plus de 5 000 greffes ont été réalisées, soit 45 % de plus qu'en 1991. 60 % des greffes concernent un rein, et 24 % le foie 118 ( * ) . Si le prélèvement est parfois possible sur un donneur vivant (notamment concernant les reins et les poumons), plus de 92 % des greffes effectuées le sont grâce à des prélèvements effectués sur des personnes décédées.
Néanmoins, les besoins en greffons progressent plus rapidement que le nombre de greffes réalisées. En effet, le vieillissement de la population entraîne une augmentation de la survenance de problèmes de santé nécessitant une greffe. Parallèlement, les progrès de la biomédecine permettent d'envisager l'utilisation de cette technique, aujourd'hui bien maîtrisée, dans un nombre accru de cas. Ainsi, 18 976 personnes étaient en attente d'une greffe en 2013, contre 8 733 en 1991.
Pour tenter de faire face à cette pénurie de greffons, diverses mesures ont été mises en oeuvre. L'amélioration des techniques de prélèvement et de greffe permet notamment d'élargir les critères d'éligibilité des greffons, en n'excluant plus systématiquement les donneurs âgés ou atteints de certaines pathologies. Les prélèvements sont ainsi effectués sur des défunts âgés de 57 ans en moyenne et de plus de 65 ans dans 40 % des cas. Par ailleurs, le prélèvement d'organes sur des donneurs décédés après un arrêt cardiaque contrôlé, correspondant à la classification « Maastricht III », rendu possible par la loi « Leonetti» du 22 avril 2005 119 ( * ) , commence à se développer.
Ce type de prélèvement suppose le développement d'une culture commune et d'une dynamique collective entre les différents services hospitaliers. D'un point de vue éthique, ce type de prélèvement suppose également la stricte séparation des activités de réanimation et de prélèvement.
|
La classification de Maastricht Le protocole de Maastricht, établi en 1995 lors d'une conférence internationale de consensus, règlemente quatre catégories de donneurs : La catégorie I concerne un arrêt cardiaque survenant en dehors du milieu hospitalier avec des secours non immédiats. La catégorie II est celle d'un arrêt cardiaque en présence de secours qualifiés et immédiats, mais sans que les efforts de réanimation (d'une durée plus ou moins longue) aient pu permettre de sauver le malade. La catégorie III concerne l'arrêt cardiaque d'une personne hospitalisée et qui survient à la suite d'une décision d'un arrêt des traitements. La catégorie IV est celle d'une personne hospitalisée, en état de mort cérébrale, et qui fait un arrêt cardiaque lorsque l'on cherche à la mettre sous «respiration artificielle». |
Par ailleurs, l'agence de la biomédecine vise à développer le prélèvement d'organes sur donneurs vivants (concernant les reins et, dans une moindre mesure, les poumons). Un certain retard de la France a en effet été identifié en la matière mais l'objectif de 20 % de prélèvements de reins à partir de donneurs vivants d'ici à 2016 devrait être atteint 120 ( * ) .
Bien que les sources de prélèvement se diversifient, le principe du consentement du défunt reste une exigence indépassable. Or, on constate encore un niveau de réticence relativement élevé. Au niveau national, malgré des disparités locales importantes, le taux de refus s'élève, de manière stable, à environ 30 % des prélèvements envisagés. Ce taux est supérieur à l'opposition au don d'organes, mesurée par les sondages d'opinion, qui se situe aux alentours de 20 % de la population. A titre de comparaison, ce taux est d'environ 16 % en Espagne, sans que les quelques différences qui existent entre les législations de nos deux pays ne permettent d'expliquer cet écart. Bon nombre de refus s'expliquent par les réticences des proches du défunt. En effet, si la loi impose aux médecins de ne tenir compte que de la volonté du défunt et non de celle de ses proches, il arrive souvent que, ne connaissant pas la volonté du défunt, ses proches s'opposent par précaution à ce que ses organes soient prélevés. La mauvaise connaissance de la loi par le grand public, les circonstances, nécessairement douloureuses, et les délais contraints dans lesquels une telle décision doit être prise compliquent en outre la tâche des équipes médicales.
C'est à partir de ce constat que les députés à l'origine de l'introduction de cet article ont souhaité renforcer le consentement présumé en faisant de l'inscription au registre national des refus - le moyen exclusif de l'expression d'une opposition au prélèvement et en supprimant l'obligation faite au médecin de rechercher une éventuelle opposition.
Malgré les atténuations apportées par l'amendement gouvernemental adopté par l'Assemblée nationale en séance publique, l'introduction de ces dispositions, sans qu'aucune concertation préalable n'ait été engagée, a été source de nombreuses incompréhensions de nature à susciter une grande méfiance envers le don d'organes. A titre d'illustration, alors que l'agence de la biomédecine enregistrait entre 15 et 20 demandes d'inscription au registre national des refus, par jour, ce chiffre a brusquement augmenté suite à l'adoption de l'amendement en question, pour se stabiliser entre 300 et 600 par jour. Si cet afflux de demandes, qui entraîne des difficultés de gestion importantes pour l'agence, peut être interprété comme le signe d'une meilleure information du public et permet de mieux identifier les refus, il démontre aussi d'une certaine inquiétude de nos concitoyens face à ce que certains interprètent -à tort- comme une « nationalisation des corps ».
La polémique soulevée a montré, d'une part, que la question du don d'organes et le principe du consentement présumé étaient largement ignorés du grand public et, d'autre part, que le don d'organes est un sujet sensible pour lequel toute évolution du cadre législatif doit se faire dans le consensus et à l'issue d'un processus de concertation.
Cette nécessité d'une concertation préalable caractérise au demeurant l'ensemble des sujets liés à la bioéthique. C'est pourquoi le législateur a souhaité inscrire, à l'article 40 de la loi 6 août 2004 relative à la bioéthique dont est issue la rédaction actuelle de l'article L. 1232-1 du code de la santé publique le principe d'un réexamen tous les cinq ans avant que la loi du 7 juillet 2011 ne porte ce délai à sept ans à l'initiative du Sénat. Le prochain réexamen doit donc avoir lieu en 2018, les concertations préalables, et notamment la réunion des états généraux de la bioéthique, devant avoir lieu avant cette date. Ces concertations pourront être l'occasion de revoir la législation sur le don d'organes dans un climat plus apaisé.
Ayant pleinement conscience de l'acuité des problèmes posés par la pénurie de greffons, vos rapporteurs regrettent la précipitation avec laquelle les évolutions proposées par le présent article ont été adoptées à l'Assemblée nationale, les réactions suscitées montrant bien à quel point le manque de pédagogie peut nuire aux objectifs recherchés. Ils estiment par ailleurs que le réexamen périodique des lois de bioéthique permet d'inscrire leur révision dans le cadre d'une réflexion sereine et qu'il n'est pas souhaitable que ces lois soient modifiées de la sorte, par des amendements à un texte dont l'objet est bien plus large. C'est pourquoi votre commission a adopté trois amendements identiques de ses rapporteurs, de notre collègue André Reichardt, rapporteur pour avis de la commission des lois, et de notre collègue Jean-Pierre Grand, tendant à supprimer cet article ( amendements COM-439, COM-66 et COM-142 ).
Votre commission exprime néanmoins sa volonté de voir l'information du public et la formation des professionnels en matière de don d'organes se développer. Si le choix de donner ou de ne pas donner ses organes doit rester un choix personnel et libre, on voit mal ce qui, en France, s'opposerait à ce que le don d'organes soit aussi développé que chez certains de nos voisins européens.
Votre commission a supprimé cet article.
CHAPITRE V
CRÉER LES CONDITIONS D'UN
ACCÈS
OUVERT AUX DONNÉES DE SANTÉ
Article 47
(art. L. 1111-8-1,
L. 1435-6, L. 1451-1, L. 1460-1 à L. 1462-2 [nouveaux]
et L. 5121-28
du code de la santé publique ; art. L. 161-28-1, L. 161-29, L.
161-30
et L. 161-36-5 du code de la sécurité sociale ;
art. L. 2223-42 du code général
des collectivités
territoriales ; art. L. 225-1 du code de la recherche ;
art. 6,
8, 15, 22, 27, 53 à 55, 57 et 61 de la loi n° 78-17 du 6
janvier 1978
relative à l'informatique, aux fichiers et aux
libertés)
Réforme de l'accès aux données de
santé
Objet : Cet article réforme le dispositif d'accès aux données de santé médico-administratives en modifiant son encadrement juridique, son ouverture ainsi que sa gouvernance.
I - Le dispositif proposé
Au terme de plusieurs années de débat, il existe aujourd'hui un consensus sur la nécessité d'ouvrir plus largement l'accès aux données de santé, qui constituent des outils précieux pour l'amélioration des politiques de santé publique
M. André Loth, qui l'avait déjà indiqué lors des travaux de la mission commune d'information sénatoriale (MCI) sur l'accès aux documents administratifs et aux données publiques 121 ( * ) , l'a rappelé devant vos rapporteurs : la France pourrait s'enorgueillir de disposer de la plus vaste base de données administratives de santé au monde.
En raison de leur exceptionnelle richesse, il est désormais admis que ces données, si elles ont été initialement constituées à des fins de gestion 122 ( * ) , pourraient être très utilement exploitées pour des finalités de santé publique .
Du fait de leur exhaustivité et de leur fine granularité, elles constituent en effet, tout d'abord, un matériau de très grande valeur pour les chercheurs en santé, notamment en épidémiologie. Par la très précise connaissance de l'état de santé de la population qu'elles permettent, elles peuvent également être mises au service de l'élaboration de politiques publiques de santé correspondant à la situation sanitaire réelle de la population. Elles pourraient, en troisième lieu, permettre d'améliorer la surveillance des événements sanitaires et d'optimiser la pharmacovigilance, dont le caractère indispensable a été récemment mis en évidence par le scandale du Mediator. Elles constituent enfin un outil précieux pour l'identification des parcours de santé et la meilleure connaissance des pratiques médicales, deux présupposés indispensables pour la définition de réformes véritablement efficaces de l'organisation des soins.
|
Les données de santé : un ensemble d'une exceptionnelle richesse La notion de données de santé recouvre plusieurs ensembles. Les données de santé individuelles Les bases de données de santé médico-administratives, à vocation exhaustive, rassemblent des données personnelles anonymisées, mais pouvant présenter un caractère indirectement identifiant. Leur administration est assurée par différents organismes à des fins de gestion et de régulation du système de soins ou dans un but statistique. Le système national d'information inter-régimes de l'assurance maladie (Sniiram) , dans sa version d'origine, recouvre les données individuelles issues des feuilles de soins traitées par les caisses et organismes d'assurance maladie obligatoire, c'est-à-dire les données relatives aux actes remboursés par la sécurité sociale. Géré par la caisse nationale d'assurance maladie (Cnam), il est effectivement utilisé depuis 2003. Le programme de médicalisation des systèmes d'information (PMSI) , géré par l'agence technique d'information sur l'hospitalisation (Atih), rassemble les informations sur les séjours hospitaliers. Une copie de cette base est transmise au Sniiram depuis 2007 et lui est intégrée depuis 2009, les données de ces deux bases faisant l'objet d'un chaînage qui en augmente encore la pertinence. Les informations relatives aux décès sont à la fois celles gérées par l'Insee dans le cadre du répertoire national d'identification des personnes physiques (RNIPP) et celles du centre d'épidémiologie sur les causes médicales de décès (CépiDC) de l'Inserm. Les premières sont transmises aux organismes de sécurité sociale et intégrées au Sniiram, tandis que l'appariement des secondes avec les autres données de santé n'est qu'à l'état de projet. Dans sa version complète, le Sniiram fournit ainsi depuis 2009 des informations individuelles sur les patients (âge, sexe, bénéfice de la CMU, diagnostic de l'affection de longue durée - ALD -, commune et département de résidence, date de décès), sur la consommation de soins en ville et en établissement (date, descriptif et lieu d'exécution des soins), sur l'offre de soins (spécialité du prescripteur, statut conventionnel du praticien ou statut juridique de l'établissement...), sur les pathologies traitées (de manière indirecte, dès lors qu'il existe un codage associé à certaines consommations associées). Il ne donne pas d'informations, en revanche, sur les facteurs de risques en santé (tabagisme, tension, indice de masse corporelle...), sur la prise en charge en établissement médico-social ou encore sur l'environnement social des patients. Le Sniiram fait l'objet d' une restitution à plusieurs niveaux et plusieurs entrepôts de données coexistent au sein de la base. 15 bases de données thématiques totalement agrégées, qui ne permettent donc pas la réidentification, sont librement accessibles. L'accès aux données de consommation individuelles exhaustives et indirectement identifiantes, les données de consommation inter-régimes (DCIR), est très restreint. Un échantillon généraliste de bénéficiaires (EGB), obtenu à partir de ces données exhaustives à l'échelle du centième de la population, est ouvert à un plus grand nombre d'organismes, à la condition toutefois que leur accès ait été spécifiquement autorisé. La Cnam peut enfin procéder à des extractions précises sur demande. Les informations relatives à l'offre de soins La Cnam met à disposition du public, sur son site ameli-direct.fr , diverses informations nominatives relatives aux professionnels de santé (professions, coordonnées, secteur conventionnel, acceptation de la carte vitale...) ainsi qu'aux établissements de soins (détails de l'activité, horaires de consultation...). La publication des informations relatives aux liens d'intérêt entre les professionnels de santé et les industriels du secteur avait été prévue par la loi « Médicament » du 29 décembre 2011 123 ( * ) . Malgré la publication d'un décret d'application 124 ( * ) , la mise en oeuvre effective du dispositif se fait encore attendre. Les informations médicales d'ordre général Des informations médicales sont fournies par les sites internet de plusieurs agences sanitaires, notamment la Haute Autorité de santé (HAS) et l'agence nationale de sécurité du médicament et des produits de santé (ANSM). L'objectif de ces portails d'information est de fournir une information fiable et certifiée au grand public comme aux professionnels de santé et de créer un « service public de l'information en santé » 125 ( * ) . Une base de données fournissant des informations sur les médicaments a par ailleurs été mise en ligne à l'adresse www.medicaments.gouv.fr . Source : Extrait du rapport de la MCI sénatoriale sur l'accès aux documents administratifs et aux données publiques |
L'ouverture de ces données a cependant suscité de vifs débats et s'est, de ce fait, longtemps fait attendre.
Le principal frein en est le caractère extrêmement sensible des données concernées, qui sont très identifiantes, ce qui emporte des risques majeurs pour la protection de la vie privée . Ce risque aurait d'ailleurs été longtemps sous-estimé , comme en témoigne une étude de 2011 126 ( * ) portant sur les possibilités de ré-identification au sein du PMSI. Ces travaux concluaient à son très fort pouvoir de ré-identification : les données qu'il contient « suffisent à ré-identifier à coup sûr neuf patients sur dix, et même la totalité des patients s'ils ont subi plus d'une hospitalisation dans l'année ». Or, il apparaissait qu'aucune précaution particulière n'était prise par les acteurs du PMSI, qui méconnaissaient pour la plupart ce risque. Plus grave encore, cette base de données était largement diffusée, sous forme de cédéroms, à de nombreuses institutions publiques comme à des entreprises privées, sans que cette diffusion pourtant réglementée ne fasse l'objet d'un contrôle particulier par la Commission nationale de l'informatique et des libertés (Cnil).
Le débat a été d'autant plus vif que de nombreux acteurs privés n'agissant pas nécessairement à des fins de santé publique ont également réclamé un élargissement de l'accès aux données de santé, dans la mesure où le développement de services de traitement de telles données représente un potentiel économique important.
La création, par la loi du 9 août 2004 127 ( * ) , de l'Institut des données de santé (IDS) , groupement d'intérêt public réunissant divers acteurs du système de santé, a représenté une première étape dans l'ouverture des données de santé. Celui-ci a notamment pour missions de favoriser l'utilisation des bases de données de santé par les membres de l'IDS et les organismes compétents en matière d'études et de recherches, ainsi que de favoriser la mise en commun de données de santé provenant de sources différentes et le partage de ces données enrichies.
|
La régulation de l'accès aux données de santé organisée par le système actuel : une gouvernance complexe, un encadrement peu lisible Les autorisations d'accès permanent sont réservées aux institutions publiques compétentes en matière sanitaire. Tandis que certaines d'entre elles ont accès aux données individuelles des bénéficiaires (DCIR), d'autres ne peuvent accéder qu'aux données échantillonnées (EGB), considérées comme moins directement identifiantes, ou aux données agrégées. Ces accès sont déterminés par un comité de pilotage inter-régimes, dit Copiir, associant les régimes d'assurance maladie, l'État ainsi que l'Union nationale des professions de santé (UNPS). Les évolutions adoptées doivent ensuite être validées par arrêté du ministre chargé de la santé 128 ( * ) . L'accès aux données individuelles (DCIR) a ainsi été ouvert à la HAS, à l'InVS, à l'ANSM ainsi qu'aux agences régionales de santé (ARS), qui ont besoin de pouvoir disposer de données exhaustives pour assurer le suivi très fin réclamé par leurs missions. La liste prévue pour l'accès aux données échantillonnées (EGB) ou aux données agrégées est plus large et comprend notamment des organismes de recherche (Inserm, Irdes, CNRS), les ministères chargés de la santé, de la sécurité sociale et des finances et leurs services déconcentrés, les agences sanitaires (INCa) ainsi que les membres de l'IDS, parmi lesquels figure notamment le collectif interassociatif sur la santé (Ciss). En pratique, la plupart de ces organismes n'exerceraient cependant pas leur droit d'accès aux données du Sniiram, notamment parce qu'ils ne disposent pas en interne de compétences adaptées pour ce faire. Une autre voie d'accès aux données de santé, reposant sur des autorisations ponctuelles, est ouverte aux seuls organismes à but non lucratif , qui peuvent ainsi avoir accès au coup par coup à des extractions ou à des données échantillonnées ou agrégées du Sniiram. Cette voie d'accès est régie par les dispositions de la loi Informatique et libertés et suppose une autorisation délivrée par la Cnil . Les données de santé comptent en effet parmi les données sensibles régies par l'article 8 de cette loi, qui interdit en principe toute collecte ou traitement de ces données. Une exception à ce principe est cependant prévue par les chapitres IX et X de la loi relatifs, respectivement, aux traitements à des fins de recherche dans le domaine de la santé et aux traitements à des fins d'évaluation ou d'analyse des pratiques ou des activités de soins ou de prévention ; ces deux types de traitement doivent être autorisés par la Cnil. S'agissant des accès demandés dans le cadre de recherches scientifiques, les projets doivent être préalablement soumis au comité consultatif sur le traitement de l'information en matière de recherche dans le domaine de la santé (CCTIRS), qui doit rendre son avis dans un délai d'un mois, ou de quinze jours en cas d'urgence. En pratique, la Cnil suit l'avis des experts du CCTIRS. S'agissant de l'évaluation ou de l'analyse des pratiques ou activités de soins ou de prévention, le contrôle est opéré par la Cnil après avis du comité d'experts de l'IDS, en application de l'arrêté du 19 juillet 2013. Les deux procédures s'articulent avec l'intervention de l'IDS, qui a notamment pour mission de faciliter l'utilisation des données de santé à des fins d'études et de recherche. Le dispositif ainsi mis en place, particulièrement complexe, est source de difficultés administratives et de lenteurs dans l'accès aux données nécessaires à la recherche en santé. Il arrive ainsi que des demandes d'extraction formulées par les équipes de centres hospitaliers universitaires (CHU) demeurent en attente pendant un délai pouvant atteindre jusqu'à 15 mois. Il est par ailleurs à noter que, dans le système actuel, les acteurs privés à but lucratif ne peuvent pas accéder aux données du Sniiram. |
Il semble aujourd'hui urgent d'aller plus loin à la fois dans l'ouverture et dans la régulation de l'accès aux données de santé.
Le professeur Didier Sicard, président du comité d'experts de l'IDS, l'avait exprimé en ces termes devant la MCI sénatoriale précitée : « vue de l'étranger, la France gaspille sa richesse à élaborer des stratégies en décalage avec la réalité » et la politique de restriction à l'accès aux données de santé revient à « couper les bras » des épidémiologistes. De même, selon M. Christian Babusiaux, président de l'IDS, « il y a urgence : le temps perdu représente autant de chances perdues pour la santé des patients ».
Si la mise en place de l'IDS a été saluée par les acteurs entendus par vos rapporteurs comme un pas important, son fonctionnement, qui a pu être comparé à celui d'un « club », semble aujourd'hui devoir évoluer. Il apparaît en outre nécessaire de renforcer le contrôle de l'utilisation des données, qui constitue le corollaire indispensable de tout élargissement des accès. L'encadrement juridique des accès semble de ce point de vue peu adapté : selon M. André Loth, entendu par vos rapporteurs, l'accès au PMSI est très peu régulé tandis que le Sniiram apparaît trop protégé. Il s'agit, en somme, de refonder le régime de l'accès aux données de santé pour permettre sa réelle utilisation à des fins de santé publique, le cas échéant en collaboration entre les différents acteurs concernés.
Tel est l'objectif du présent article, dont vos rapporteurs tiennent à souligner que le dispositif, contrairement à d'autres dispositions du présent projet de loi, a fait l'objet d'une concertation approfondie avec les acteurs concernés.
La réflexion sur l'ouverture des données de santé avait été entamée dès 2013, avec la remise à la ministre chargé de la santé d'un rapport sur « la gouvernance et l'utilisation des données de santé », par M. Pierre-Louis Bras. À la suite de la présentation de ce rapport ont été mis en place plusieurs groupes de travail chargés d'identifier les moyens, notamment techniques, de mettre en pratique les recommandations formulées.
Les conclusions de la commission « Open data », remises le 9 juillet 2014 à la ministre de la santé, ont servi de base à la rédaction du présent article, dont une réécriture partielle a eu lieu lors de l'examen en commission à l'Assemblée nationale par l'adoption d'un amendement gouvernemental.
Le nouveau cadre de l'accès aux données de santé proposé par le présent article
Cet article définit un nouveau cadre d'accès aux données de santé médico-administratives à caractère personnel . Il apporte des modifications symétriques à la fois dans le code de la santé publique, où est introduit un nouveau titre VI du livre IV de la première partie, relatif à la « mise à disposition des données de santé », et dans la loi Informatique et libertés de 1978 129 ( * ) , dont les chapitres IX et X sont fusionnés. Il procède par ailleurs à diverses mesures de simplification.
Les principaux apports de cet article, qui se caractérise par sa longueur et sa complexité , peuvent être ainsi résumés :
- il établit un système national des données de santé (SNDS) visant à assembler l'ensemble des bases existantes en matière sanitaire, mais aussi dans le champ médico-social - les divers organismes contributeurs au SNDS restant cependant gestionnaires des bases ;
- en matière de gouvernance, il prévoit la mise en place, en conséquence de la création du SNDS, d'un institut national des données de santé (INDS) au périmètre d'action élargi, en remplacement de l'actuel institut des données de santé (IDS) ; il fait par ailleurs de la Cnam l'opérateur central en matière de gestion des bases ;
- il définit enfin la procédure d'examen par la Cnil des demandes d'autorisation d'accès aux données du SNDS au titre de recherches, d'études ou d'évaluation.
Selon l'analyse 130 ( * ) faite du texte du projet de loi par la direction de la recherche, des études, des évaluations et des statistiques (Drees) du ministère des affaires sociales, de la santé et des droits des femmes, la rédaction proposée vise à atteindre un équilibre d'ensemble . Il s'agit :
- d'une part, de multiplier et d'ouvrir au public les jeux de données complètement anonymes, ainsi que de permettre la réutilisation des données publiées par l'assurance maladie sur l'activité des professionnels de santé ;
- d'autre part, de n'autoriser les traitements des données comportant un risque de ré-identification qu'à certaines conditions : seulement pour des projets d'intérêt public, et dans des conditions garantissant le respect de la vie privée des personnes.
La définition des grands principes relatifs à la mise à disposition des données de santé
Au sein du nouveau titre VI, un chapitre préliminaire, comportant un unique article L. 1460-1 , définit tout d'abord les « principes relatifs à la mise à disposition des données de santé ». Ces principes préliminaires ont été largement enrichis lors de l'examen du texte à l'Assemblée nationale, qui les a également identifiés dans un chapitre particulier.
Le premier alinéa de l'article L. 1460-1 fixe les principes fondamentaux permettant de concilier l'ouverture des données publiques de santé avec le respect de la vie privée . Il s'agit très largement d'un simple rappel des principes fixés dans le cadre de la loi Informatique et libertés, à laquelle renvoie la rédaction proposée. Il est ainsi indiqué que, d'une part, les données de santé recueillies et gérées par les différentes administrations de santé peuvent faire l'objet de traitements pour la réalisation de recherches, d'études ou d'évaluations d'intérêt public ; que, d'autre part, ces traitements ne doivent avoir ni pour objet, ni pour effet de porter atteinte à la vie privée des personnes concernées, étant précisé qu'ils ne peuvent en aucun cas rechercher leur identification directe ou indirecte.
Le deuxième alinéa affirme explicitement un droit d'accès aux données de santé à destination d'une liste d'acteurs limitativement énumérés . Il s'agit des citoyens et usagers du système de santé, des acteurs de la santé (professionnels et établissements de santé), des organismes de sécurité sociale, des organismes de recherche, des institutions et administrations publiques compétentes en la matière, ainsi que des organismes de presse. Cette liste exclut donc les acteurs à but lucratif, à l'exception des établissements de santé privés, des organismes complémentaires d'assurance maladie et des acteurs de presse.
La création du nouveau système national des données de santé (SNDS)
Au sein du chapitre I er du nouveau titre VI sont prévus plusieurs éléments de définition et d'encadrement du futur système national des données de santé (SNDS).
Ces éléments figurent principalement dans l'article L. 1461-1 .
- Son I définit tout d'abord son périmètre . Le SNDS rassemblera à la fois les données actuellement chaînées dans le Sniiram, à savoir les données des feuilles de soins et celles du PMSI, auxquelles s'ajouteront les informations sur les causes de décès, des données médico-sociales, ainsi qu'un échantillon représentatif des données de remboursement des organismes d'assurance maladie complémentaire.
Selon les acteurs entendus par vos rapporteurs, l'élargissement ainsi opéré est de portée relativement modeste . Le recueil des données médico-sociales n'est en effet encore qu'à l'état de projet, et il est vraisemblable que plusieurs années s'écouleront avant que l'on puisse disposer de données véritablement représentatives en ce domaine. Quant aux données fournies par les organismes d'assurance maladie complémentaire, la rédaction proposée indique clairement qu'elles ne seront pas représentatives.
- Son II définit ensuite le cadre juridique de l'appariement , ou chaînage, de ces différentes données. La gestion et la responsabilité du système ainsi constitué sont confiées à la Cnam , étant précisé que la méthode d'appariement des données fournies par les organismes d'assurance maladie complémentaire devra être élaborée en concertation avec eux.
- Son III énumère les six finalités auxquelles doit répondre la mise à disposition des données du SNDS. Quatre ensembles de finalités peuvent être dégagés de la rédaction proposée : en premier lieu, un objectif d'information sur l'offre de soins, à destination du grand public comme des professionnels de santé ; en second lieu, une finalité gestionnaire, visant à la conduite des politiques de santé et à la meilleure connaissance des dépenses associées ; en troisième lieu, une exigence de veille sanitaire ; enfin, une finalité de recherche et d'études dans les domaines sanitaire et médico-social.
- Son IV prévoit quatre garanties qui s'imposent au SNDS comme aux traitements utilisant ses données. Il s'agit tout d'abord de l'interdiction de toute décision qui serait prise à l'encontre d'une personne sur le fondement des données la concernant et figurant dans l'un de ces traitements. Est ensuite prévue la soumission au secret professionnel de toutes les personnes accédant à ces données. Il s'agit également de l'exigence de conformité des pratiques à un référentiel déterminé par arrêté ministériel pris après avis de la Cnil, et visant à assurer la confidentialité et l'intégrité des données ainsi que la traçabilité des accès. Il est enfin indiqué que la conservation des données est en principe limitée à vingt ans.
- Le V , introduit par l'amendement gouvernemental de réécriture, mentionne deux finalités interdites pour le traitement des données du SNDS. En premier lieu, le SNDS ne peut être utilisé à des fins de ciblage des professionnels ou des établissements de santé dans le but d'optimiser les opérations de promotion des produits de santé, notamment dans le cadre de la visite médicale. En second lieu, l'utilisation des données du SNDS ne peut permettre à des assureurs d'optimiser la segmentation du risque pour des individus ou groupes d'individus : il est ainsi interdit aux sociétés d'assurance d'exclure des individus de leurs garanties ou de leur imposer un surcoût de cotisation en raison du risque de santé qu'ils présenteraient, et qui serait établi à partir du traitement de leurs données de santé.
L'article L. 1461-5 prévoit plusieurs garanties relatives au caractère anonyme des données qui composent le SNDS.
Son I indique, d'une part, que les fichiers du SNDS ne doivent contenir ni les noms et prénoms, ni le numéro de sécurité sociale, ni les adresses des personnes ; d'autre part, que les numéros d'identification des professionnels de santé sont conservés et gérés séparément des autres données. Il est à noter que si les données composant le SNDS ne comportent donc aucune information permettant une identification directe des personnes, elles demeurent des données à caractère personnel du fait des recoupements possibles entre elles.
Son II prévoit que la détention et la gestion des données directement identifiantes comme la détention et la gestion du système de correspondance permettant la ré-identification à partir du SNDS sont confiées à un unique organisme tiers, selon des modalités définies par un décret en Conseil d'Etat, pris après avis de la Cnil.
Son III prévoit que l'accès aux deux types d'informations citées dans le II peut être autorisée par la Cnil dans deux cas seulement : d'une part, pour avertir un usager d'un risque sanitaire grave auquel elle est exposée ou pour lui proposer de participer à une recherche ; d'autre part, pour la réalisation d'une étude lorsque l'utilisation de telles données est absolument nécessaire.
Le paragraphe V du présent article, dont la rédaction adoptée par l'Assemblée nationale résulte d'un amendement gouvernemental présenté en commission des affaires sociales, précise les garanties attachées à l'accès aux données relatives aux causes médicales de décès . La rédaction proposée pour l'article L. 2223-42 du code général des collectivités territoriales étend les possibilités de traitement de ces données à des fins de recherche, d'étude ou d'évaluation sous le contrôle de la Cnil, et prévoit leur intégration dans le SNDS ; elle précise que pourront accéder à ces données, pour ces finalités uniquement, l'Insee et les services statistiques du ministère chargé de la santé ; elle indique que ces données ne pourront en aucun cas être rapprochées des données individuelles d'état civil gérées par l'Insee.
Plusieurs coordinations sont par ailleurs effectuées par les paragraphes I bis , II et III du présent article.
La mise en place d'un open data en santé
L'article L. 1461-2 fixe les conditions relatives à la mise à disposition du public de certaines données du SNDS. Cette mise à disposition correspond aux critères d'un open data dans le domaine de la santé : les données doivent en effet être présentées sous une forme agrégée ou de données individuelles ne permettant aucune identification directe ou indirecte ; la mise à disposition doit être gratuite. En amont de cette mise à disposition, l'utilisation faite par les usagers de ces données ne peut avoir ni pour objet, ni pour effet d'identifier les personnes concernées.
Le deuxième alinéa de cet article prévoit que, par exception à ces principes, les données relatives à l'activité des professionnels de santé publiées par l'assurance maladie ne sont pas nécessairement anonymes. Resteront applicables dans ce cadre les principes fixés par la loi dite « Cada » 131 ( * ) , qui prévoit l'information des professionnels concernés et interdit la dénaturation des données diffusées. Cette précision permet notamment d'encadrer la publication des liens d'intérêt des professionnels de santé avec l'industrie pharmaceutique.
Une transposition symétrique de ces dispositions est effectuée à l'article 8 de la loi Informatique et libertés par le 1° du paragraphe VIII du présent article.
La refondation du régime d'accès aux données de santé à caractère personnel
Un nouveau régime d'accès aux données de santé à caractère personnel est défini par l'article L. 1461-3 et, de manière symétrique, par les modifications proposées dans le chapitre IX de la loi Informatique et libertés (4° du paragraphe VIII du présent projet de loi). Il s'agit de refonder les procédures actuellement existantes, qui se caractérisent par leur particulière complexité, et que le rapport précité d'octobre 2013 avait qualifiées de « touffues et contestées ».
Le I de l'article L. 1461-3 détermine les finalités autorisées pour la réalisation des traitements au titre desquels l'accès aux bases de données est demandé : il s'agit de finalités de recherche, d'une part, et de permettre l'accomplissement de leurs missions de service public par les différents organismes qui en sont chargés, d'autre part. Il est précisé qu'au sein des organismes poursuivant de telles finalités, seules les personnes spécialement désignées et habilitées à cet effet par le responsable de traitement peuvent accéder aux données du SNDS.
Une autorisation d'accès permanent est ainsi définie pour les services de l'Etat, les établissements publics et les organismes chargés d'une mission de service public dont la liste est fixée par un décret en Conseil d'Etat pris après avis de la Cnil (prévu par le III du même article ainsi que le 4° de l'article L. 1461-7). Ce décret détermine également l'étendue de l'autorisation d'accès accordée à chacun de ces organismes, les conditions d'accès aux données ainsi que la gestion des accès.
Le paragraphe VI du présent article prévoit cette autorisation concernant spécifiquement les agences régionales de santé (ARS), à l'article L. 1453-6 du code de la santé publique.
Le 2° du paragraphe VIII du présent article prévoit un régime spécifique en cas d'alerte sanitaire pour l'autorisation des traitements mis en oeuvre par ces organismes disposant d'autorisations d'accès permanentes. La réalisation du traitement nécessaire est alors soumise à une simple déclaration préalable, par exception à la règle générale de l'autorisation par la Cnil.
Le II renvoie au chapitre IX de la loi Informatique et libertés pour la définition de la procédure d'autorisation des traitements à des fins de recherche, d'étude ou d'évaluation .
- Cette procédure est définie par les 4° et 5° du paragraphe VIII du présent article, qui modifient la rédaction des articles 53 à 55 de la loi Informatique et libertés.
L'article 53 définit tout d'abord le champ d'application de la procédure définie par le chapitre IX, qui concerne les traitements ayant pour finalité, d'une part, les recherches et les études dans le domaine de la santé et, d'autre part, l'évaluation ou l'analyse des pratiques de soins ou de prévention. Le même article établit la liste des acteurs qui ne sont pas, par exception, soumis à cette procédure, et qui relèvent d'un simple régime d'autorisation préalable ; il s'agit des professionnels de santé, lorsqu'ils conduisent des études dans un but de suivi thérapeutique de leurs patients ou pour leur propre usage, des gestionnaires du système de santé, ainsi que des organismes assurant une mission de service public lorsqu'ils se trouvent confrontés à une situation d'alerte sanitaire.
L'article 54 prévoit qu' il appartient à la Cnil de délivrer l'autorisation de procéder aux traitements de recherche ou d'évaluation (I), au terme d'une instruction approfondie visant à établir le respect des principes prévus par la loi Informatique et libertés et l'intérêt public du projet présenté.
Le II du même article prévoit l'avis préalable de différents organismes. Les comités de protection des personnes (CPP) 132 ( * ) seront compétents pour les demandes d'autorisation relatives aux recherches impliquant la personne humaine, tandis qu'un comité d'expertise interviendra lorsque seront en jeu des recherches, des études ou des évaluations dans le domaine de la santé.
Ce comité d'expertise devra se prononcer dans un délai d'un mois à compter de sa saisine, ou de quinze jours en cas d'urgence. Son avis portera sur quatre aspects : la méthodologie proposée, la nécessité du recours à des données à caractère personnel, la pertinence de celles-ci dans le cadre du traitement proposé, ainsi que, le cas échéant, la qualité scientifique du projet.
Ces avis pourront être complétés par celui de l'Institut national des données de santé , qui peut être saisi soit par la Cnil ou par le ministre chargé de la santé, soit de sa propre initiative. Cet avis, qui devra être rendu dans un délai d'un mois, portera sur le caractère d'intérêt public que présente une recherche ou une évaluation.
Le III précise et définit les modalités du contrôle opéré par la Cnil. Celle-ci doit s'assurer des garanties présentées par le demandeur et de la conformité de sa demande à sa mission. Si les éléments ainsi apportés lui apparaissent insuffisants au regard de l'étendue de la demande, la Cnil a la possibilité de prononcer une autorisation d'accès réduite.
Les IV , IV bis et V prévoient des aménagements de la procédure d'autorisation dans plusieurs cas de figure. Celle-ci peut-être simplifiée pour les catégories les plus usuelles de traitements (les demandeurs ayant alors simplement à se conformer à des méthodologies de référence homologuées et publiées par la Cnil), lorsque la demande porte sur des données agrégées ou sur des échantillons, ou lorsque plusieurs demandes similaires sont formulées par un même acteur.
Les modifications portant sur l'article 55 visent à insérer dans la loi Informatique et libertés la possibilité reconnue à la Cnil d'adopter des recommandations ou des référentiels relatifs aux moyens techniques à mettre en oeuvre pour garantir la confidentialité des données lors de leur transmission.
À l'article 57 , outre des modifications de coordination, le présent article introduit plusieurs dispositions visant à étendre le champ des exceptions à l'obligation d'information 133 ( * ) des personnes dont les données personnelles sont exploitées , qui sont actuellement prévues dans les seuls cas où il s'avère difficile de retrouver les intéressés. L'exception s'appliquera désormais aux cas des traitements d'archivage et de la réutilisation des données à des fins statistiques (II). L'article 57 renvoie par ailleurs à un décret en Conseil d'Etat, pris après avis de la Cnil, la définition des modalités de l'information des personnes concernées pour l'utilisation de leurs données à caractère personnel non directement identifiantes.
- Les 3°, 4° e) et 5° du paragraphe VIII, le paragraphe VIII bis ainsi que les paragraphes XII et XIII du présent article procèdent à diverses coordinations. Les paragraphes X et XI organisent un régime de transition pour les accès et les autorisations actuellement existants.
- Le II de l'article L. 1461-3 du code de la santé publique prévoit en outre une obligation d'intermédiation pour les entreprises produisant ou commercialisant des produits de santé ainsi que pour les banques, les sociétés d'assurance et de mutuelle . À chaque fois que ces acteurs ne pourront pas démontrer que leur demande ne permettra pas la réalisation de traitements interdits, ils seront tenus pour y avoir accès de passer par des prestataires extérieurs, qu'il s'agisse d'un laboratoire de recherche ou d'un bureau d'études public ou privé. Ces prestataires extérieurs devront présenter à la Cnil un engagement de conformité à un référentiel prédéterminé et permettant de garantir leur expertise et leur indépendance. Vos rapporteurs soulignent que cette garantie a été considérablement restreinte par l'amendement de réécriture gouvernemental : elle concernait en effet, dans la rédaction initiale du projet de loi, l'ensemble des organismes à but lucratif ; en outre, la possibilité de se soustraire à cette obligation dans certaines conditions n'y figurait pas.
- Il prévoit enfin une obligation de communication de plusieurs informations à l'INDS : en début de traitement, l'autorisation de la Cnil et une déclaration d'intérêts du demandeur ; en fin de traitement, le résultat ou la méthode de l'étude conduite. Ces différentes informations feront l'objet d'une publication par l'INDS, ce qui constitue une garantie supplémentaire contre tout risque de mésusage.
La création d'un Institut national des données de santé
Le chapitre II du nouveau titre VI créé par le présent article porte création d'un Institut national des données de santé (INDS), qui viendra se substituer à l'actuel IDS. Le statut et les missions de cet institut sont prévus par un unique article L. 1462-1 du code de la santé publique.
Il est précisé qu'il s'agit, comme l'actuel IDS, d'un groupement d'intérêt public (GIP), avec une composition cependant élargie - il est en effet constitué entre l'Etat, des organismes assurant une représentation des malades et des usagers du système de santé, des producteurs de données de santé et des utilisateurs publics ou privés de ces données.
L'article énumère, de façon non limitative, cinq missions confiées à l'IDS, en un élargissement du périmètre de ses missions actuelles. Parmi ces missions figure notamment celle d'assurer un secrétariat unique pour la gestion des dossiers déposés dans le cadre de la procédure définie par l'article 54 de la loi Informatique et libertés : l'IDS constituera ainsi un guichet commun pour l'enregistrement et l'orientation des demandes. Il se voit par ailleurs reconnaître des compétences consultatives et délibératives (puisqu'il pourra donner un avis sur l'intérêt public des projets pour lesquels une autorisation de traitement est demandée à la Cnil). Il a enfin une mission plus générale de veille et d'animation du nouveau dispositif mis en place.
Le paragraphe IX encadre la transition entre l'actuel IDS et le nouvel INDS.
Les modifications relatives à l'utilisation du numéro de sécurité sociale (NIR)
Le paragraphe VII du présent article procède à une nouvelle rédaction de l'article L. 1111-8-1 du code de la santé publique. Selon l'analyse précitée qui en est faite par la Drees, elle vise à faire du NIR 134 ( * ) un identifiant national de santé dans le but de faciliter l'échange et le partage de données de santé sous forme numérique, dès lors qu'ils s'appuieront sur un identifiant opérationnel et certifié.
Le I de l'article L. 1111-8-1 prévoit tout d'abord l'utilisation du NIR comme identifiant de santé des personnes pour leur prise en charge à des fins sanitaires et médico-sociales. Il renvoie à un décret en Conseil d'Etat, pris après avis de la Cnil, pour la définition des modalités d'utilisation de cet identifiant. Il autorise enfin l'usage permanent du NIR dès lors qu'il est utilisé comme identifiant de santé à des fins sanitaires et sociales.
Le II , qui prévoit que le NIR peut être utilisé à des fins de recherche dans le domaine de la santé, renvoie aux conditions prévues par le titre IX de la loi Informatique et libertés.
Le 3° du paragraphe VIII du présent article procède par ailleurs à des modifications dans l'article 27 de la loi Informatique et libertés, qui prévoit notamment que les traitements recourant au NIR soient autorisés par un décret en Conseil d'Etat pris après avis de la Cnil. La rédaction proposée tend à dispenser de cette formalité les traitements créés pour répondre à des urgences sanitaires, de même que les traitements opérés à des fins de recherche, d'étude ou d'évaluation dans le domaine de la santé. Ainsi que le relevait notre collègue André Reichardt dans son avis fait au nom de la commission des lois 135 ( * ) , « cette dispense s'étendra donc potentiellement aux sociétés privées qui pourront conduire des recherches médicales en utilisant le numéro de sécurité sociale des personnes concernées ».
II - La position de la commission
Au cours des auditions conduites par vos rapporteurs, l'ensemble des acteurs entendus ont indiqué que la rédaction proposée était parvenue à un équilibre satisfaisant, permettant de garantir un juste milieu entre ouverture raisonnée des données de santé et protection des informations à caractère personnel.
Si votre commission n'a donc pas jugé utile de modifier l'équilibre de la rédaction proposée - en dépit de son caractère peu lisible -, elle a adopté treize amendements permettant de clarifier, de préciser ou de renforcer les garanties figurant dans ce texte .
Elle a tout d'abord adopté deux amendements à l'initiative de ses rapporteurs.
- Le premier d'entre eux tend à préciser que les jeux de données mis à disposition du public en open data doivent faire l'objet d'une anonymisation à la fois complète et irréversible ( amendement COM-451 ).
- Le second vise à sécuriser les conditions méthodologiques de l'anonymisation des données mises à la disposition du public, en précisant que les responsables du traitement devront se conformer à une méthodologie préalablement homologuée par la Cnil, à défaut de quoi il leur sera nécessaire de passer par une procédure d'autorisation préalable ( amendement COM-452 ).
Elle a par ailleurs adopté onze amendements présentés par André Reichardt, rapporteur pour avis au nom de la commission des lois.
- Deux sont des amendements d'ordre rédactionnel ( amendement COM-67 et COM-77 ).
- Un troisième propose une rédaction plus générale des finalités interdites aux traitements de données de santé, afin d'inclure certains types de mésusages n'ayant pas été envisagés par la rédaction proposée, comme, par exemple, la promotion commerciale de produits de santé ou de services de santé auprès des usagers du système de santé, ou encore le refus d'un prêt ou d'une location à raison des risques de santé ( amendement COM-68 ).
- Un quatrième étend le périmètre des organismes soumis à l'obligation d'intermédiation pour l'accès aux données de santé à tous ceux susceptibles de faire un usage commercial ou économique du produit des recherches qu'ils souhaitent réaliser ( amendement COM-69 ).
- Un cinquième tend à imposer que les modalités techniques de mise à disposition des données soient telles que l'enregistrement et la conservation de celles-ci par l'entreprise concernée soient impossibles. Il s'agit de prévenir la possibilité que les données soient enregistrées afin de faire ensuite l'objet d'un traitement non déclaré susceptible de constituer un mésusage de la base ( amendement COM-70 ).
- Un sixième vise à garantir l'effectivité du droit d'opposition de chacun à ce que ses données personnelles fassent l'objet d'un traitement dans le cadre de la mise à disposition de ces données en faveur d'un tiers ( amendement COM-71 ).
-- Un septième effectue une coordination à l'article 8 de la loi Informatique et libertés ( amendement COM-72 ).
- Un huitième concerne les situations d'urgence sanitaire ; il maintient dans ce cas le principe d'une autorisation préalable pour l'accès aux bases du SNDS, en raccourcissant toutefois le délai d'examen des demandes de deux mois à quarante-huit heures ( amendement COM-73 ).
- Un neuvième exclut le NIR du champ des autorisations de traitement qui peuvent être données à des entreprises privées par la Cnil. La rédaction proposée du projet de loi aurait en effet pu conduire à ce que certaines entreprises privées, comme des sociétés d'assurance ou des banques, aient accès au NIR pour conduire leurs projets de recherche ou d'évaluation ; or, ce recours au NIR aurait pu leur permettre de croiser très efficacement les données mises à disposition avec d'autres fichiers qu'elles possèderaient, dans la mesure où le NIR est très identifiant ( amendement COM-74 ).
- Un dixième effectue une coordination entre les missions du comité d'expertise et des comités de protection des personnes dans le cadre de l'examen des demandes qui leur sont adressées ( amendement COM-75 ).
- Un onzième procède à un renforcement des conditions de mise à disposition des données échantillonnées ( amendement COM-76 ).
Votre commission a adopté cet article ainsi modifié.
CHAPITRE VI
RENFORCER LE DIALOGUE SOCIAL
Article 48
(art. L. 6156-1
à L. 6156-7 [nouveaux] du code de la santé publique)
Droit
syndical et Conseil supérieur des personnels médicaux,
odontologistes et pharmaceutiques des établissements publics de
santé
Objet : Cet article garantit le droit syndical aux personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé, détermine les critères de représentativité de leurs organisations syndicales et crée un Conseil supérieur de ces professions.
I - Le dispositif proposé
Le présent article a fait l'objet de trois amendements rédactionnels présentés par la rapporteure Hélène Geoffroy lors de son examen par la commission des affaires sociales de l'Assemblée nationale.
En l'état actuel du droit, aucun texte de loi ne consacre le droit syndical des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé, qui était uniquement prévu par des dispositions réglementaires. De ce fait, ils ne se sont jamais vu garantir par la loi le droit de créer librement des organisations syndicales.
En conséquence, aucun critère de représentativité ne s'applique aux organisations qui entendent les représenter et aucune instance de concertation n'est compétente pour examiner les textes statutaires portant sur leurs professions.
Le présent article a donc pour vocation de déterminer les règles essentielles du dialogue social des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé.
Il constitue l'une des treize mesures du Pacte de confiance à l'hôpital annoncé le 4 mars 2013 par la ministre des affaires sociale et de la santé.
•
La garantie du droit syndical des personnels
médicaux, odontologistes et pharmaceutiques des établissements
publics de santé
Le présent article garantit pour la première fois dans la loi le droit syndical aux personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé. Il s'agit là d'un droit garanti de longue date aux salariés du secteur privé par les articles L. 2121-1 à L. 2122-13 du code du travail et aux fonctionnaires par la loi n° 83-634 du 13 juillet 1983 portant droits et obligations des fonctionnaires.
Ces personnels pourront par conséquent créer librement des organisations syndicales, y adhérer et y exercer des mandats. Ces organisations syndicales pourront ester en justice.
Leurs droits et moyens (réunions de négociation et de concertation, contingents de temps de crédit syndical, autorisations d'absence, droit à la formation syndicale) seront déterminés par décret.
•
Règles de représentativité
des organisations syndicales des personnels des établissements publics
de santé
Le présent article fixe les règles de représentativité que devront respecter les organisations syndicales appelées à participer aux négociations ouvertes par les autorités compétentes au niveau national. Ces règles ont été fixées par analogie avec d'autres dispositifs existants, notamment dans la fonction publique, et compte tenu des spécificités liées à la représentation actuelle des personnels médicaux au sein de la commission statutaire nationale.
Pourront participer à ces négociations les organisations syndicales des médecins, odontologistes et pharmaciens des établissements publics de santé et des étudiants en médecine, odontologie et pharmacie qui auront obtenu, aux dernières élections du Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques créé par le présent article, au moins 10 % des suffrages exprimés au sein de leur collège électoral respectif.
Les organisations syndicales désireuses de participer aux négociations concernant les médecins, odontologistes et pharmaciens dont le statut est établi par voie réglementaire 136 ( * ) devront en outre avoir obtenu au moins un siège dans au moins deux sections du collège des praticiens hospitaliers de la commission statutaire nationale qu'institue le présent article.
Les règles définies pour la présentation aux élections professionnelles des personnels médicaux, odontologiques et pharmaceutiques des établissements publics de santé sont les mêmes que celles qui régissent les élections professionnelles de la fonction publique d'Etat et sont prévues par l'article 9 bis de la loi n° 83-634 du 13 juillet 1983 portant droits et obligations des fonctionnaires. Leurs organisations syndicales doivent donc être légalement constituées depuis au moins deux ans à compter de la date de dépôt légal des statuts et satisfaire aux critères de respect des valeurs républicaines et d'indépendance, ou doivent être affiliées à une union de syndicats qui remplit ces critères.
Les modalités d'application spécifiques aux personnels visés par le présent article sont renvoyées à un décret.
•
Création du Conseil supérieur des
personnels médicaux, odontologistes et pharmaceutiques des
établissements publics de santé
Fonction du Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé
Le présent article crée un Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé. Depuis la suppression en 2009 du Conseil des hôpitaux, il n'existait plus aucune instance nationale relative à ces personnels à même de constituer un interlocuteur pour le Gouvernement et permettant de recueillir leur avis sur les textes qui les concernent.
Pour pallier définitivement ce manque, le présent article prévoit que ce nouveau Conseil est saisi pour avis :
- des projets de loi ;
- des projets de décret de portée générale relatifs à l'exercice hospitalier de ces personnels ;
- des projets de statut qui leur sont applicables.
En outre, il peut être chargé d'examiner toute question relative aux personnels médicaux, odontologistes et pharmaceutiques dont il est saisi :
- soit par les ministres compétents ;
- soit à la demande écrite du tiers de ses membres à voix délibérative.
Le cas échéant, il formule des propositions.
Les missions de ce Conseil s'inspirent de celles qui sont confiées au Conseil supérieur de la fonction publique hospitalière par la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière.
Selon l'étude d'impact du projet de loi, cette instance aura vocation à représenter toutes les catégories de praticiens : titulaires, contractuels, praticiens en formation, etc.
La composition du Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé
Le Conseil comprend des représentants :
- des organisations syndicales représentatives des personnels concernés. Selon l'étude d'impact du projet de loi, ce collège des représentants des personnels comprendrait entre 23 et 26 membres ;
- des ministres concernés ;
- des établissements publics de santé.
Un décret en Conseil d'Etat en précise la composition et l'organisation.
•
L'inscription de la commission statutaire
nationale dans la loi
Le présent article introduit dans la loi la commission statutaire nationale qui peut être saisie des situations individuelles des médecins, odontologistes et pharmaciens dont le statut est établi par voie réglementaire 137 ( * ) .
Cette commission statutaire nationale était jusqu'alors régie par des dispositions de niveau réglementaire mais la référence à cette commission dans les règles de représentativité des organisations syndicales des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé rendait son inscription dans la loi nécessaire.
La commission statutaire nationale comprend :
- un collège des représentants des praticiens hospitaliers à statut réglementaire ;
- un collège des représentants des personnels enseignants et hospitaliers titulaires.
Les collèges sont divisés en sections qui regroupent des spécialités en fonction de leur nature et de leurs effectifs.
Les attributions, la composition et le fonctionnement de la commission statutaire nationale, et notamment la définition des spécialités, sont déterminées par décret.
II - La position de la commission
L'absence d'inscription dans la loi du droit syndical des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé était source de nombreuses difficultés pour les professionnels concernés ainsi que pour les pouvoirs publics, qui ont besoin de pouvoir organiser des concertations sur les sujets qui concernent ces professions avec des organisations syndicales représentatives.
Il s'agissait là d'une grave lacune de notre législation, relevée à plusieurs reprises par le Conseil d'Etat, qui a souligné la nécessité de fixer rapidement des modalités de représentation des personnels médicaux hospitaliers conformes aux exigences du principe de participation.
Votre commission a adopté cet article sans modification.
Article 49
(art. L. 6146-1, L.
6143-2-1, L. 6142-7-3, L. 6143-7-5,
L. 6144-2, L. 6161-1-1 [nouveau], L.
6161-2, L. 6161-2-1
et L. 6161-2-2 [nouveaux] du code de la santé
publique)
Gouvernance hospitalière
Objet : Cet article tend à revoir le mode de constitution et de fonctionnement des pôles, les relations entre le président de la CME et le directeur de l'établissement ainsi que différentes mesures relatives au fonctionnement des établissements de santé privés.
I - Le dispositif proposé
Le 1° modifie l'article L. 6146-1 relatif à l'organisation interne des hôpitaux en pôle.
Les modifications proposées réaffirment la place du pôle au sein des organisations tout en renforçant la place des présidents de CME.
Le a) en modifie le deuxième alinéa. La dernière phrase dispose aujourd'hui que le directeur général de l'agence régionale de santé (ARS) peut autoriser un établissement à ne pas créer de pôles d'activité quand l'effectif médical de l'établissement le justifie. Le a) confirme que la constitution de pôles est facultative mais renvoie à un décret la fixation des seuils et le nombre d'agents maximum que peut comporter un pôle.
Le projet de loi prévoit aussi de définir le nombre d'agents maximum que peut comporter un pôle, de manière à éviter la mise en place de pôles de taille trop importante.
Le b) remplace les troisième à cinquième alinéas relatifs à l'organisation interne des pôles et à la nomination de leurs responsables.
Le deuxième alinéa du b) réaffirme la place des services, départements et unités fonctionnelles dans le fonctionnement des hôpitaux. Structures de proximité pour la prise en charge des patients et l'organisation des équipes soignantes et médicales, ces entités ont généralement été maintenues au sein des établissements. Le texte actuel les identifiait dans le cadre d'une structure interne. Le nouveau texte supprime cette dernière notion et mentionne explicitement la déclinaison des pôles en services, départements et unités fonctionnelles.
Les troisième et quatrième alinéas du b) précisent le régime applicable à la nomination des chefs de pôles.
Aux termes du droit actuel, le chef d'établissement désigne le chef de pôle sur la base d'une liste de trois noms établie par le président de la conférence médicale d'établissement. En cas de désaccord persistant, le directeur d'établissement nomme les chefs de pôle de son choix.
Afin de renforcer la légitimité du chef de pôle et la place du président de la CME, il est désormais prévu que la désignation intervient :
- sur proposition du président de la CME pour les pôles d'activité clinique et médico-technique ;
- sur proposition conjointe du président de la CME et des doyens pour les centres hospitalo-universitaires.
Ces modifications renforceront tout d'abord la légitimité du chef de pôle auprès des instances médicales et de la direction de l'établissement. La procédure de désignation sera plus rapide.
La CME voit son rôle renforcé, à travers son président dont la proposition lie le chef d'établissement.
Enfin, le dernier alinéa du b) dispose que le mandat des chefs de pôle, renouvelable, voit sa durée fixée par décret. Ces conditions sont inchangées par rapport au droit actuel. La durée du mandat des chefs de pôles est aujourd'hui fixée par décret et s'élève à 4 ans. Codifiée à l'article D. 6146-1 du code de la santé publique cette disposition n'a pas vocation à être modifiée.
Le c) remplace le septième alinéa, relatif au contrat de pôle, par trois nouveaux alinéas.
Actuellement, le contrat de pôle est signé, après avis du président de la CME pour les pôles d'activité clinique et médico-technique, et celui du directeur de l'unité de formation et de recherche médicale dans les centres hospitaliers universitaires. La consultation de la CME est motivée par le souci de tenir compte de la conformité du contrat au projet médical.
Le c) prévoit que le contrat fera désormais l'objet d'une contresignature du président de la CME. Dans le cas particulier des CHRU, la contresignature devra échoir au directeur de l'unité de formation de recherche médicale, ou lorsque plusieurs unités sont concernées, au président du comité de coordination du comité de l'enseignement médical.
Le d) procède à une modification d'ordre rédactionnel à la deuxième phrase du huitième alinéa par coordination avec la réaffirmation de l'importance des services et unités fonctionnelles comme composantes intégrantes des pôles.
Enfin, le e) complète l'article L. 6146-1 par deux nouveaux alinéas qui reprennent deux nouvelles préconisations du rapport des conférences hospitalières.
Le deuxième alinéa du e) donne compétence au chef de pôle pour organiser la concertation interne du pôle et favoriser le dialogue avec l'ensemble des personnels relevant de son autorité fonctionnelle.
Le troisième alinéa du e) prévoit que les principes essentiels de l'organisation en pôles et de leurs règles de fonctionnement figurent dans le règlement intérieur de l'établissement. Rappelons qu'aux termes de l'article L. 6143-1, le règlement intérieur fait partie des matières sur lesquelles le conseil de surveillance délibère.
Les « principes essentiels » de l'organisation en pôles de l'établissement comprennent une description de la logique retenue par l'établissement pour structurer ses différents pôles, le lien entre cette structuration et le projet médical, les principaux objectifs assignés aux pôles, leurs obligations (signature d'un contrat de pôle, mise en place de délégation de gestion sur un certain nombre de sujets, production d'un compte de résultat par pôle, etc.) ainsi que la nature des relations entre les chefs de pôles et les responsables d'unités fonctionnelles.
Le 2° modifie l'article L. 6143-2-1 du code de la santé publique relatif au projet social de l'établissement.
Selon le premier alinéa, le projet social définit les objectifs généraux de la politique sociale de l'établissement ainsi que les mesures permettant la réalisation de ces objectifs. Il porte notamment sur la formation, l'amélioration des conditions de travail, la gestion prévisionnelle et prospective des emplois et des qualifications et la valorisation des acquis professionnels.
Suivant la recommandation des conférences hospitalières, il inclura désormais un volet consacré aux modalités du dialogue interne aux pôles dont le droit d'expression des personnels. Comme pour les autres volets, le comité technique d'établissement en établira le suivi annuel et un bilan à son terme.
Le 3° précise les pouvoirs du président de la CME mentionnés à l'article L. 6143-7-3.
Dans le droit actuel, il élabore le projet médical de l'établissement, avec le directeur et en conformité avec le contrat pluriannuel d'objectifs et de moyens. Il coordonne également la politique médicale de l'établissement.
La deuxième phrase dispose que « les modalités d'exercice de sa fonction sont précisées par décret ». Cette phrase est supprimée par le a) et devient au terme du b) la première phrase d'un nouvel alinéa.
Le b) complète ainsi l'article L. 6143-7-3 afin de prévoir, par décret :
- les modalités de l'élaboration d'une charte de gouvernance entre le président de la CME et le directeur de l'établissement. Il est prévu que la charte de gouvernance précise les conditions d'animation de l'organisation en pôles du président de la CME avec les pôles d'activités cliniques et médico-techniques au sein de l'établissement, les modalités selon lesquelles le président de la CME peut assurer la représentation de l'établissement auprès des autorités ou organismes extérieurs, ainsi que les moyens matériels et humains mis à disposition du président de la CME dans l'exercice de ses fonctions ;
- les modalités des relations du président de la CME avec les pôles d'activité cliniques et médico-techniques. Il s'agit de l'organisation mise en oeuvre entre le président de la CME et les pôles, telle que la mise en place d'instances de gouvernance (composition, fréquence, principaux objectifs et missions assignés à ces instances) ou les modalités d'organisation des relations et du dialogue entre président de la CME et chefs de pôles. L'objectif est que le président de la CME puisse assurer ses fonctions dans un contexte où les relations directes entre pôles et direction de l'établissement sont de plus en plus essentielles ;
- les modalités de la représentation de l'établissement auprès des autorités ou organismes extérieurs. Il s'agit des instances externes à l'établissement auxquelles pourrait participer le président de CME et des relations conduites au nom de l'établissement avec des autorités de tutelle (ARS, ministère de la santé etc.) ou des organismes extérieurs à l'établissement (ex. organismes certificateurs, associations de patients, ...) ;
- les moyens matériels et humains mis à la disposition du président de la CME.
Le 4° renforce les pouvoirs du président de la CME dans la désignation des membres du directoire appartenant aux professions médicales. Il modifie à cet effet le sixième alinéa de l'article L. 6143-7-5.
Le directoire est composé de membres du personnel de l'établissement, dont une majorité de membres du personnel médical, pharmaceutique, maïeutique et odontologique.
Organe collégial, le directoire approuve le projet médical, prépare le projet d'établissement et conseille le directeur dans la gestion et la conduite de l'établissement. Il est présidé par le directeur et le président de la CME est son vice-président.
Il comporte sept membres et neuf dans les centres hospitaliers universitaires parmi lesquels des médecins. Ces derniers sont nommés par le directeur sur présentation d'une liste établie par le président de la CME et dans les CHU conjointement avec le directeur de l'unité de formation et de recherche médicale ou avec le président du comité de coordination de l'enseignement médical. En cas de désaccord, le directeur peut demander une nouvelle liste. En cas de nouveau désaccord, il lui revient de nommer les membres de son choix.
Le 4° modifie les conditions de désignation prévues dans ce dernier cas de figure : la nomination ne pourra plus avoir lieu sans l'avis du président de la CME.
Le 5° rectifie l'article L. 6144-2 relatif à la composition de la commission médicale d'établissement des établissements publics. Elle comprend actuellement des représentants des personnels médicaux, odontologiques et pharmaceutiques. À l'avenir, elle inclura les représentants des personnels maïeutiques. Cette modification vise à permettre une représentation systématique des sages-femmes.
Les 6° à 8 ° modifient le régime des mécanismes de représentation des médecins et des usagers au sein des établissements privés.
Le 6° créé une représentation des usagers dans les établissements de santé privés habilités à exercer le service public dans les conditions prévues à l'article L. 6112-3 ( cf. commentaire de l'article 26). Cette représentation vaut pour les conseils d'administration, les conseils de surveillance ou les organes qui en tiennent lieu. Les modalités sont prévues par la voie réglementaire et devront tenir compte de la nature juridique de l'établissement.
Il est envisagé, sous réserve d'évolutions de l'article 26 du présent projet de loi consacré au service public hospitalier, qu'au moins deux représentants des usagers soient représentés au sein des conseils d'administration ou dans les conseils de surveillance ou dans les organes qui en tiennent lieu, dès lors qu'un établissement souhaite pouvoir être admis au service public hospitalier.
Cette modification fait suite aux travaux menés par Mme Claire Compagnon et dont les conclusions sont consignées dans son rapport de synthèse. Pour les établissements désireux de faire partie intégrante du service public hospitalier, il est apparu normal que les principes applicables aux établissements publics puissent être transposables en raison d'une proximité de principes, de fonctionnement et d'activité.
Les 7° et 8° fixent le régime des instances de représentations des personnels médicaux des établissements privés. Ils établissent une distinction selon qu'ils relèvent ou non du secteur lucratif. L'objectif est de parvenir à un rapprochement du régime applicable aux commissions médicales d'établissement des hôpitaux publics pour les établissements optant pour le service public hospitalier.
L'organisation médicale est actuellement fixée par l'article L. 6161-2 du code de la santé publique. Elle sera désormais régie par les articles L. 6161-2 à L. 6161-2-2.
- L'article L. 6161-2 maintient pour les établissements privés à but lucratif l'organisation autour de la conférence médicale d'établissement. Cet organe est formé de plein droit et voit ses attributions relever du I du nouvel article L. 6161-2-2 créé par le 8°.
- Le nouvel article L. 6161-2-1 prévoit l'instauration d'une commission médicale d'établissement pour les établissements privés à but non lucratif, élue par les praticiens dont les attributions relèvent du I du nouvel article L. 6161-2-2 créé par le même 8°. Les matières sur lesquelles elle peut être consultée et ses modalités de fonctionnement seront fixées par décret. Sous réserve d'ajustements à certaines spécificités des établissements privés, une cohérence avec les matières sur lesquelles elle pourra être consultée seront similaires à celles de la CME des établissements publics de santé.
- Le nouvel article L. 6161-2-2 fixe les attributions communes aux conférences et commissions médicales des établissements privés.
Le I reprend, en les adaptant, les attributions mentionnées à l'article L. 6161-2 dans sa rédaction actuelle.
Son premier alinéa précise les matières relevant de leur champ de compétence. Elles doivent être consultées sur la politique médicale et sur l'élaboration des prévisions annuelles d'activité de l'établissement. Elles doivent contribuer à la définition de la politique médicale d'établissement, à l'élaboration de la politique d'amélioration continue de la qualité et de la sécurité et des conditions d'accueil et de la prise en charge des usagers.
Afin de tenir compte de la refondation du service public hospitalier, le texte prévoit que ces conférences et commissions médicales seront consultées sur toute demande tendant à habiliter l'établissement à assurer le service public hospitalier. Pour mémoire, cette consultation concerne aujourd'hui tout contrat ou avenant prévoyant l'exercice d'une ou plusieurs missions de service public.
Le deuxième alinéa du I dispose que les conditions de consultation feront l'objet d'un décret.
Le dernier alinéa du I reprend, en l'adaptant, le dernier alinéa de l'article L. 6161-2 dans sa rédaction actuelle. Le dispositif prévoit de joindre l'avis des instances à toute demande d'autorisation ou d'agrément, en cas de consultations.
Le II reprend le dispositif des quatrième et cinquième alinéas de l'article L. 6161-2.
Son premier alinéa dispose que l'établissement de santé met à la disposition du public les résultats des indicateurs de qualité et de sécurité des soins dans des conditions définies par arrêté du ministre chargé de la santé.
Son deuxième alinéa prévoit notamment une modulation des dotations de financement mentionnées à l'article L. 162-22-13 du code de la sécurité sociale (dotation nationale de financement des missions d'intérêt général et d'aide à la contractualisation) en cas de non-respect du premier alinéa du II constaté par le directeur général de l'agence régionale de santé.
II - La position de la commission
Votre commission est favorable à cet article qui marque un rééquilibrage nécessaire entre les pouvoirs du directeur et celui du président de la CME en matière de nomination des chefs de pôles. Il comporte par ailleurs des évolutions consensuelles pour les établissements privés non commerciaux.
Votre commission a adopté cet article sans modification.
Article 49 bis
Dispositions
transitoires liées
à la nouvelle délimitation des
régions
Objet : Cet article, inséré par l'Assemblée nationale, tend à prévoir les dispositions transitoires nécessaires pour adapter les agences régionales de santé à la nouvelle carte des régions.
I - Le dispositif proposé
Cet article, issu d'un amendement du Gouvernement, adopté en séance publique à l'Assemblée nationale, tend à tirer les conséquences pour les ARS de la loi n° 2015-29 relative à la délimitation des régions, aux élections régionales et départementales et modifiant le calendrier électoral du 16 janvier 2015.
Compte tenu du statut juridique des agences régionales de santé, qui sont des établissements publics à caractère administratif, la création de nouvelles ARS par regroupement d'ARS existantes nécessite de prévoir des dispositions transitoires pour organiser le transfert des droits et obligations de ces dernières vers la nouvelle entité juridique ainsi créée, à l'identique de ce qui avait été fait en 2009 pour la création des premières ARS.
Le présent article organise le transfert de l'ensemble des droits et obligations, des biens meubles et immeubles et le transfert des différentes catégories de personnels exerçant dans les ARS (avec une mention de chacune des catégories concernées).
Il prévoit également le maintien des accords et conventions locaux (sur le temps de travail, les congés, les horaires de travail et autres avantages consentis aux personnels) conclus avant le 1 er janvier 2016 jusqu'à l'élaboration de nouvelles stipulations, et des instances représentatives du personnel (comité d'agence et CHSCT) jusqu'au renouvellement du mandat des représentants du personnel et délégués du personnel et au plus tard, jusqu'au 14 septembre 2016.
Enfin, pour permettre le bon fonctionnement de l'agence et notamment pour garantir le paiement des salaires et dépenses de personnel, une disposition prévoit que le budget initial des agences régionales nouvellement créées sera arrêté par les ministres chargés de la santé, des personnes âgées, des personnes handicapées et de l'assurance maladie.
Compte tenu du délai nécessaire aux ARS pour préparer le renouvellement des conférences régionales de santé et de l'autonomie (CRSA) dans les régions qui se regroupent (récemment renouvelées entre juin et octobre 2014) et également pour assurer une continuité du fonctionnement de cette instance (notamment de la commission spécialisée de l'offre de soins de la CRSA qui examine et rend un avis sur toute demande d'autorisation d'activité de soin ou d'équipement matériel lourd en application du schéma régional de l'offre de soins), le maintien des CRSA actuelles pendant une période transitoire est proposé, l'ARS assurant la coordination entre les conférences régionales de la santé et de l'autonomie de leur ressort.
Des dispositions transitoires de niveau législatif sont donc nécessaires dans les régions qui se regroupent. Il faudra en effet déroger aux articles L. 1432-1 alinéa 2, qui dispose que : « auprès de chaque agence régionale de santé sont constituées [...] une conférence régionale de la santé et de l'autonomie (CRSA), chargée de participer par ses avis à la définition des objectifs et des actions de l'agence dans ses domaines de compétences ; » et L. 1432-4, alinéa 2, qui prévoit que : « l'agence régionale de santé met à la disposition de la conférence régionale de la santé et de l'autonomie des moyens de fonctionnement. »
II - La position de la commission
Votre commission a adopté cet article sans modification.
TITRE
V
MESURES DE SIMPLIFICATION
ET D'HARMONISATION
Article 50 A
(art. L. 324-1 du
code de la sécurité sociale)
Allègement de la
procédure de protocole de soins
pour les patients souffrant d'une
affection de longue durée
Objet : Cet article, inséré par l'Assemblée nationale, tend à alléger la procédure entourant les affections de longue durée (ALD).
I - Le dispositif proposé
Cet article est issu d'un amendement du Gouvernement adopté en séance publique à l'Assemblée nationale.
Il tend à alléger les règles de procédure relatives aux affections de longue durée (ALD) et en particulier les modalités actuelles du protocole de soins.
Aujourd'hui, le bénéficiaire de l'exonération est soumis à un certain nombre de contraintes (examen périodique spécial, signature du protocole de soins) que cet article propose de supprimer.
Par ailleurs, il vise à alléger les formalités précédant la décision de la caisse sur le bénéfice de l'exonération attaché à l'ALD. Ainsi, en l'absence d'avis du service du contrôle médical sur le protocole de soins dans un délai fixé par décret, celui-ci sera réputé favorable, et la caisse pourra notifier à l'assuré le bénéfice de l'exonération.
Enfin, l'article propose que le médecin traitant soit désormais dispensé d'inscrire dans le protocole de soins les obligations auxquelles le bénéficiaire de l'exonération doit se soumettre. Le contenu du protocole de soins se limitera donc désormais à un engagement de conformité aux recommandations établies par la HAS
II - La position de la commission
Votre commission est favorable à cet allègement de la charge des médecins en matière de procédures.
Votre commission a adopté cet article sans modification.
Article 50 B
(art. 53 de la
loi n° 2000-1257 du 23 décembre 2000
de financement de la
sécurité sociale pour 2001)
Reconnaissance automatique par le
fonds d'indemnisation
des victimes de l'amiante du lien établi par
un organisme de sécurité sociale entre le décès
d'une victime et son exposition à l'amiante
Objet : Cet article, inséré par l'Assemblée nationale, permet au fonds d'indemnisation des victimes de l'amiante (Fiva) de reconnaître automatiquement le lien entre le décès d'une victime et son exposition à l'amiante lorsque ce lien a déjà été reconnu par un organisme de sécurité sociale, mettant ainsi fin à un risque de divergence d'appréciation.
I - Le dispositif proposé
Créé par la loi n° 2000-1257 du 23 décembre 2000 de financement de la sécurité sociale pour 2001, le fonds d'indemnisation des victimes de l'amiante (Fiva) est un établissement public administratif dont la mission est de permettre une réparation intégrale des préjudices subis par les victimes atteintes d'une pathologie d'origine professionnelle ou environnementale liée l'amiante, en leur évitant une action contentieuse.
Au cours des dernières années, l'activité du Fiva a été particulièrement soutenue en raison tant du dynamisme des demandes d'indemnisation, notamment de la part des ayants droit, que des efforts engagés pour raccourcir les délais de décision et accroître le nombre d'offres. En 2014, le fonds a ainsi présenté 20 170 offres, dépassant le nombre de demandes pour la troisième année consécutive. Depuis sa création, près de 86 000 victimes ont déposé une demande d'indemnisation et environ 119 000 autres demandes (ayants droit et indemnisations complémentaires) ont été enregistrées. Les dépenses d'indemnisation cumulées s'élèvent à plus de 4 milliards d'euros.
Le quatrième alinéa du III de l'article 53 de la loi précitée a prévu que, lorsque le fonds examine si les conditions de l'indemnisation sont réunies, la reconnaissance d'une maladie professionnelle comme occasionnée par l'amiante vaut automatiquement justification de l'exposition à l'amiante 138 ( * ) . En pratique, dès lors qu'un organisme de sécurité sociale a reconnu une maladie professionnelle comme étant liée à l'amiante, le Fiva peut indemniser la victime sans réexaminer lui-même le lien entre la pathologie et l'exposition à l'amiante.
Le droit en vigueur ne prévoit pas un principe analogue pour l'établissement du lien entre le décès de la victime et la maladie occasionnée par l'amiante. Il peut ainsi arriver qu'un tel lien soit reconnu par l'organisme de sécurité sociale mais non par le Fiva. Selon les informations communiquées à vos rapporteurs, une telle asymétrie est rare et représentait une vingtaine de cas en 2013, mais elle est évidemment difficilement compréhensible et admissible pour les ayants droit.
Le présent article, inséré par l'Assemblée nationale à l'initiative du Gouvernement en séance publique, vise à éviter que de tels cas de figure ne puissent se présenter à nouveau. Il permet la reconnaissance automatique par le Fiva du lien, établi par un organisme de sécurité sociale, entre le décès d'une victime et son exposition à l'amiante.
Le paragraphe I du présent article complète ainsi le III de l'article 53 de la loi de financement de la sécurité sociale pour 2001 par un nouvel alinéa disposant que « vaut également justification du lien entre l'exposition à l'amiante et le décès la décision de prise en charge de ce décès au titre d'une maladie professionnelle occasionnée par l'amiante » en application de la législation en vigueur.
Le paragraphe II prévoit que ce dispositif s'appliquera aux demandes d'indemnisation formulées à compter de l'entrée en vigueur de la loi.
II - La position de la commission
Votre commission approuve sans réserve l'évolution proposée qui prend enfin en compte une demande formulée à de multiples reprises par les associations d'aide aux victimes de l'amiante. Le dispositif permet d'aligner la situation des ayants droit sur celle des victimes directes tout en simplifiant la procédure d'instruction.
Votre commission a adopté cet article sans modification.
Article 50
Régime des
groupements de coopération sanitaire
Objet : Cet article habilite le Gouvernement à modifier par ordonnance le régime des groupements de coopération sanitaire (GCS).
I - Le dispositif proposé
Cet article propose d'habiliter le Gouvernement à prendre par ordonnance, dans un délai d'un an à compter de la promulgation du présent projet de loi, des mesures relevant du domaine de la loi afin :
- d'adapter les conditions de création, d'organisation et de fonctionnement des GCS et de clarifier les modalités de détention et d'exploitation d'autorisations par un GCS ;
- de définir le régime des mises à disposition des agents des établissements publics de santé membres d'un GCS et d'étendre aux groupements de coopération sanitaire de moyens de droit public, s'agissant des instances représentatives du personnel, l'application des articles L. 4111-1 du code du travail et L. 6144-3 du code de la santé publique ;
- d'adapter le régime fiscal des GCS et faciliter l'exploitation, par ces groupements, d'une pharmacie à usage intérieur et d'activités biologiques d'assistance médicale à la procréation ;
- de supprimer la formule de coopération des fédérations médicales inter-hospitalières et la référence à ce type de structure dans le code de la santé publique, et modifier les dispositions de l'article 121, en ce qu'elles concernent les GCS, de la loi n° 2011-525 du 17 mai 2011 de simplification et d'amélioration de la qualité du droit.
II - La position de la commission
Votre commission est favorable à la simplification du fonctionnement des GCS mais considère que leurs conditions de création, d'organisation et de fonctionnement doivent relever du débat parlementaire et ne peuvent faire l'objet d'une ordonnance.
Elle a donc adopté l' amendement de ses rapporteurs supprimant ce volet de l'habilitation ( amendement COM-440 ) .
Votre commission adopté cet article ainsi modifié.
Article 50 bis
(art. L.
141-2-2 [nouveau] du code de la sécurité
sociale)
Communication du dossier médical dans les litiges
opposant un employeur à un organisme social sur la reconnaissance
du caractère professionnel d'une affection
Objet : Cet article, inséré par l'Assemblée nationale, permet aux tribunaux des affaires de sécurité sociale (Tass) de se voir communiquer le dossier médical d'une victime pour les besoins d'une expertise judiciaire ordonnée dans le cadre d'un litige contre un employeur sur la reconnaissance du caractère professionnel d'un accident ou d'une maladie.
I - Le dispositif proposé
Lorsqu'un contentieux oppose un employeur et une caisse primaire d'assurance maladie (Cpam) sur le bien-fondé de la prise en charge au titre de la législation professionnelle d'un accident ou d'une maladie ou sur l'imputabilité des prestations servies à ce titre, aucune disposition législative ne permet la communication, pour les besoins d'une expertise ordonnée dans le cadre du litige, du dossier médical de la victime au médecin-expert désigné par la juridiction et à celui désigné par l'employeur .
Cette lacune ne permet donc pas à la juridiction d'apprécier le bien-fondé, au regard de critères médicaux, de la décision prise par les services administratifs d'une Cpam chargés d'instruire les demandes de prise en charge.
La situation est différente pour le contentieux technique puisque les tribunaux du contentieux de l'incapacité ont la possibilité depuis 2009 de demander la communication, par le contrôle médical de l'organisme gestionnaire d'assurance maladie à l'expert médical désigné par la juridiction, des informations médicales ayant conduit à la décision contestée.
Le présent article étend donc aux contentieux formés devant les Tass la possibilité reconnue aux juridictions de l'incapacité. Il crée pour ce faire un nouvel article inséré à la suite de l'article L. 142-2-1 du code de la sécurité sociale, relatif au contentieux général.
Cet article, inséré par l'Assemblée nationale à l'initiative du Gouvernement en séance publique, comporte deux alinéas.
Le premier alinéa définit les conditions de transmission par le praticien-conseil du contrôle médical du régime de sécurité sociale concerné au médecin-expert désigné de la juridiction compétente « des éléments médicaux ayant contribué à la décision de prise en charge ou de refus et à la justification des prestations servies à ce titre ». Il est précisé que les dispositions relatives au secret médical, prévues à l'article 226-13 du code pénal, ne peuvent être opposées au médecin expert .
Le second alinéa dispose que les mêmes informations peuvent être notifiées au médecin mandaté par l'employeur si celui-ci le demande. La victime de l'accident du travail ou de la maladie professionnelle est informée de cette communication.
II - La position de la commission
Votre commission approuve cette mesure que la Cour de cassation a préconisée à plusieurs reprises dans ses rapports annuels 139 ( * ) . Elle permettra de réduire le nombre de jugements qui prononcent, au détriment des Cpam, l'inopposabilité des prestations ou du sinistre à l'employeur.
En ce qui concerne l'impact financier de cette mesure, elle devrait engendrer un gain de 57 millions d'euros par an pour la branche AT-MP selon les informations communiquées à vos rapporteurs par la direction des risques professionnels de la caisse nationale d'assurance maladie des travailleurs salariés (Cnam) 140 ( * ) .
Votre commission a adopté cet article sans modification.
Article 51
Habilitation
à simplifier et harmoniser le droit par ordonnance
(régime des
établissements de santé, pharmacies à usage
intérieur,
gestion administrative et exercice de certains
professionnels,
sécurité sanitaire, traitement des
données personnelles de santé)
Objet : Cet article habilite le Gouvernement à prendre par ordonnances diverses mesures visant à améliorer et simplifier le système de santé.
I - Le dispositif proposé
Le présent article autorise le Gouvernement à prendre par ordonnances des mesures visant à l'amélioration et à la simplification du système de santé. L'Assemblée nationale a supprimé une partie des habilitations demandées, dont certaines sont satisfaites par des dispositions du projet de loi.
Habilitations prévues pour une durée de douze mois
Régime des établissements de santé
Le Gouvernement est ainsi habilité à modifier le régime des établissements de santé en clarifiant les procédures de passation des marchés publics. Il ressort de l'exposé des motifs que le Gouvernement souhaite lever une incertitude juridique en précisant que la dérogation aux articles 7 et 18 de la loi n° 85-704 du 12 juillet 1985 relative à la maîtrise d'ouvrage publique (loi « MOP ») prévue par l'article L. 6148-7 du code de la santé publique concerne l'ensemble des procédures de passation, y compris le dialogue compétitif. Le Gouvernement est par ailleurs habilité à aménager la procédure de fusion entre établissements publics de santé afin de faciliter ces processus et à mettre à jour la liste des établissements relevant de la fonction publique hospitalière. Cette liste, prévue à l'article 2 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière, ne tient en effet pas compte de l'évolution des catégories juridiques depuis trente ans. Il s'agit par exemple de supprimer la mention des hospices civils.
Régime des autorisations de pharmacie à usage intérieur
Le présent article habilite le Gouvernement à simplifier et harmoniser le régime des autorisations de pharmacie à usage intérieur (PUI). L'exposé des motifs du projet de loi précise qu'il s'agit d'ouvrir des possibilités de sous-traitance et de faciliter les coopérations et la mutualisation des moyens, d'autoriser les PUI à exercer une seule activité, de renforcer l'encadrement relatif aux préparations magistrales et hospitalières et de développer la pharmacie clinique.
Modernisation de la gestion des ressources humaines du système de santé
Le présent article habilite le Gouvernement à définir par ordonnance les conditions dans lesquelles le centre national de gestion gère et prend en charge la rémunération des directeurs d'hôpital et des personnels médicaux mis à disposition des inspections générales interministérielles.
Il est également prévu de supprimer le statut de conseiller général des établissements de santé prévu par le décret n° 2006-720 du 21 juin 2006 pris pour l'application de l'article L. 6141-7-2 du code de la santé publique. Il est en effet prévu que les conseillers généraux des établissements de santé bénéficient du statut d'inspecteur général en service extraordinaire créé par le décret n° 2014-1091 du 26 septembre 2014.
Simplification de la législation en matière de sécurité sanitaire
Le présent article habilite le Gouvernement à abroger les articles L. 3111-6 à L. 3111-8 du code de la santé publique permettant au Gouvernement d'imposer certaines obligations de vaccination et à procéder aux mesures de coordination qui s'imposent. Les pathologies concernées ont disparu du territoire français et les dispositions de ces articles sont couvertes par l'article L. 3131-1 qui permet au Gouvernement de prendre toute mesure proportionnée en cas de menace sanitaire grave.
La loi de 1975 sur les déchets ayant été abrogée par l'ordonnance n° 2000-914 du 18 septembre 2000, le Gouvernement est habilité à prendre par ordonnance les mesures de coordination qui s'imposent, notamment à l'article L. 1335-2 du code de la santé publique.
Une ordonnance est enfin prévue afin de permettre l'utilisation d'eau non destinée à la consommation humaine dans les cas où la qualité de l'eau n'a pas d'effet sur la santé ses usagers ou sur la salubrité des denrées alimentaires.
Traitement des données personnelles de santé
Le présent article habilite le Gouvernement à harmoniser les dispositions du code de la santé publique (article L. 1111-8) relatives aux procédures d'agrément des hébergeurs de données avec les dispositions du code du patrimoine (article L. 212-4), à définir les conditions dans lesquelles un médecin peut accéder aux données de santé à caractère personnel confiées à un hébergeur agréé, à remplacer l'agrément prévu à l'article L. 111-8 du code de la santé publique par une évaluation de conformité technique et à encadrer les conditions de destruction des dossiers conservés qui ont été numérisés.
Rôle des experts en accidents médicaux
Le Gouvernement est habilité à modifier les règles encadrant le rôle des experts en accidents médicaux en supprimant la condition d'inscription sur la liste des experts judiciaires et en prévoyant une inscription probatoire et à aménager les conditions d'accès des autorités sanitaires aux dossiers des expertises diligentées par les commissions régionales de conciliation et d'indemnisation ou par l'Office national d'indemnisation des accidents médicaux (Oniam).
Adaptations terminologiques
Le Gouvernement est habilité à adapter à droit constant la terminologie et le plan des livres II (lutte contre les maladies mentales), III (lutte contre l'alcoolisme), IV (lutte contre la toxicomanie) et V (lutte contre le tabagisme et lutte contre le dopage) de la troisième partie du code de la santé publique afin de tenir compte de l'évolution des prises en charge médicales. Selon l'exposé des motifs, il s'agit d'adapter à droit constant la terminologie utilisée, en remplaçant par exemple la lutte contre le tabagisme par la lutte contre le tabac ou encore la lutte contre l'alcoolisme par la lutte contre l'alcoolisation.
Habilitations prévues pour une durée de dix-huit mois
Adaptation de la législation sur les substances vénéneuses
Le Gouvernement est habilité à adapter les dispositions législatives relatives aux substances vénéneuses (substances psychotropes, stupéfiantes ou présentant un risque pour la santé) afin de les mettre en conformité avec le droit de l'Union européenne et afin de clarifier l'application de ces dispositions aux produits et médicaments contenant ces substances. Il s'agit selon l'étude d'impact de modifier les termes utilisés afin de lever les ambiguïtés et les différences d'interprétation qui peuvent exister actuellement. La nouvelle rédaction doit permettre la réécriture des textes réglementaires d'application sur une base juridique plus solide.
Dans le même délai, le Gouvernement est habilité à mettre en cohérence les dispositions du code de la santé publique relatives aux sanctions pénales dans le domaine de la toxicovigilance avec les dispositions de l'article L. 521-21 du code de l'environnement. En effet, alors que le code de la santé publique prévoit que l'inexécution par les industriels de leurs obligations de déclaration de produits et mélanges relève de la contravention, le code de l'environnement prévoit que les manquements à des obligations similaires constituent un délit. L'exposé des motifs précise qu'il est donc envisagé d'ajuster l'échelle des sanctions figurant dans le code de la santé publique sur celles du code de l'environnement.
Habilitations prévue pour un délai de deux ans
Le présent article autorise le Gouvernement à harmoniser et simplifier les différents régimes d'habilitation et d'autorisation dans le domaine des activités de soins et d'équipements matériels lourds, des visites de conformité et de mise en service des transports sanitaires ainsi que les modalités de contractualisation entre les agences régionales de santé et les établissements de santé et les structures de coopération. Le but recherché est une plus grande cohérence avec les projets régionaux de santé et un allègement des procédures de renouvellement, de transfert et de cession d'autorisation.
La composition et la mission du Comité national de l'organisation sanitaire et sociale pourra également être redéfinie par ordonnance dans un but d'allègement des procédures.
Enfin, dans le domaine de l'accès aux soins de premier recours, le Gouvernement pourra par ordonnance clarifier et adapter les dispositions du code de la santé publique relatives aux conditions de création, de gestion, d'organisation et de fonctionnement des maisons de santé et des sociétés interprofessionnelles de soins ambulatoires et les dispositions relatives aux conditions de création, de gestion, d'organisation et de fonctionnement des centres de santé. L'habilitation prévoit également des mesures de mise en cohérence des différentes dispositions législatives relatives aux aides destinées à favoriser l'installation ou le maintien des professionnels de santé et à adapter les conditions de création, de transfert, de regroupement et de cession des officines de pharmacie.
En séance publique, l'Assemblée nationale a adopté un amendement du Gouvernement prévoyant une habilitation supplémentaire, valable un an, relative à l'harmonisation des dispositions du code de l'action sociale et des familles et du code du tourisme relatives à l'accueil de personnes handicapées. Les mesures visées concernent les prérogatives des autorités administratives et des agents chargés de contrôler la mise en oeuvre de la législation, les règles de procédures ainsi que les sanctions pénales et les mesures de police administrative afférentes.
Chacune des ordonnances prises sur la base du présent article devra faire l'objet d'un projet de loi de ratification déposé dans un délai de six mois à compter de sa publication.
II - La position de la commission
Si le recours à la législation par ordonnances dans des matières particulièrement techniques peut se justifier, cette procédure constitue un dessaisissement du Parlement au profit du Gouvernement au sujet duquel le Sénat se doit d'être vigilant. Il est en effet préférable que le Parlement se prononce sur le contenu des mesures souhaitées, plutôt que sur les intentions affichées par le Gouvernement. A cet égard, la longueur du présent article et la diversité des mesures qu'il prévoit interpellent.
En particulier, la modification des conditions de création, de gestion et de fonctionnement des centres de santé et des maisons de santé et des dispositions relatives à l'installation des professionnels et au regroupement des officines de pharmacie apparaissent comme des questions dont l'importance justifie qu'elles soient traitées par la loi et non par ordonnance. Votre commission a donc adopté un amendement de vos rapporteurs visant à supprimer l'habilitation à légiférer par ordonnance en la matière ( amendement COM-442 ).
Enfin, il est prévu d'adapter à droit constant la terminologie et le plan des livres II, III, IV et V de la troisième partie du code de la santé publique. Il ressort de l'exposé des motifs que cette habilitation a notamment pour but de remplacer la notion de lutte contre le tabagisme par celle de lutte contre le tabac et celle de lutte contre l'alcoolisme par celle de lutte contre l'alcoolisation. Ces mesures apparaissent comme des mesures d'affichage sans portée normative qui n'auront aucun impact sur la santé publique. En outre, la modification envisagée entraînerait une discordance entre la terminologie utilisée et le contenu des politiques publiques, qui visent bien l'alcoolisme plutôt que l'alcoolisation et le tabagisme plutôt que le tabac. Votre commission a donc adopté un amendement de vos rapporteurs visant à supprimer cette habilitation ( amendement COM-441 ).
Concernant les autres habilitations, tout en regrettant la méthode employée, vos rapporteurs considèrent que le recours à des ordonnances peut expliquer le caractère technique des mesures envisagées.
Votre commission a adopté cet article ainsi modifié.
Article 51 bis
(art. L.
1435-5 du code de la santé publique)
Rôle des centres de
santé
dans l'organisation de la permanence des soins
Objet : Cet article, inséré par l'Assemblée nationale, tend à prévoir que les centres de santé sont associés à l'élaboration des modalités de l'organisation de la permanence des soins, qui ressort de la compétence des agences régionales de santé (ARS).
I - Le dispositif proposé
L'article L. 1435-5 du code de la santé publique prévoit que la permanence des soins est organisée par l'agence régionale de santé (ARS), dans des conditions définies par décret, et selon des modalités élaborées en association avec les représentants des professionnels de santé, dont l'ordre des médecins, et définies après avis du préfet.
En application du premier alinéa de l'article L. 6314-1 du même code, qui définit la mission de service public de permanence des soins ambulatoires (PDSA), les médecins des centres de santé participent à la PDSA aux côtés notamment des médecins libéraux.
Le présent article, issu d'un amendement adopté par l'Assemblée nationale en commission, tend à prévoir que les centres de santé sont associés à l'élaboration des modalités de l'organisation de la permanence des soins.
Selon l'objet de l'amendement déposé par notre collègue député Richard Ferrand, il s'agit ainsi d'associer les centres de santé aux réflexions et décisions concernant la PDSA et de les intégrer dans les comités départementaux de l'aide médicale urgente, de la permanence des soins et des transports sanitaires (Codamups).
II - La position de la commission
Lors de leur audition par vos rapporteurs, les représentants des centres de santé ont indiqué que les centres de santé avaient leur rôle à jouer dans la PDSA, certains d'entre eux fonctionnant déjà entre vingt heures et minuit dans le cadre de conventions passées avec des hôpitaux locaux. Ils ont cependant souligné que l'organisation de la rémunération pour la participation à la PDSA faisait obstacle à la pleine intégration des centres de santé dans ce dispositif.
Ces observations concordent avec les remarques formulées par l'Igas dans son rapport précité de juillet 2013 sur les centres de santé. Celui-ci relevait en effet « la volonté de plusieurs centres de s'engager dans la permanence des soins ambulatoires », mais également « les obstacles juridiques à la réalisation de tels projets ». Cette situation résulte du cadre juridique qui prévoit la rémunération de la permanence des soins par des honoraires libéraux, ce qui expose les professionnels exerçant en centre de santé à un double statut. Cette difficulté est également exposée dans le récent rapport de notre collègue députée Catherine Lemorton relatif à la permanence des soins 141 ( * ) .
Cette limitation est d'autant plus dommageable que certains centres de santé disposent d'infrastructures qui permettraient d'en faire des maisons médicales de garde, qui sont encore peu développées et n'offrent pas la dispense d'avance de frais, contrairement aux centres de santé.
Vos rapporteurs soulignent dès lors que si cet article va dans le bon sens, une réflexion doit être engagée sur la manière de lever les obstacles juridiques à la participation à la PDSA des médecins salariés des centres de santé.
Votre commission a adopté cet article sans modification.
Article 51 ter
(art. L. 4351-1
du code de la santé publique)
Missions des manipulateurs
d'électroradiologie médicale
Objet : Cet article, inséré par l'Assemblée nationale, vise à préciser les conditions d'exercice et le champ des missions exercées par les manipulateurs d'électroradiologie médicale.
I - Le dispositif proposé
Une mesure de simplification de l'exercice des manipulateurs d'électroradiologie médicale, qui visait à supprimer la condition, considérée comme obsolète, de présence physique du médecin à leurs côtés, était initialement prévue parmi les dispositions de toilettage législatif de l'article 51, qui tend à habiliter le Gouvernement à intervenir par ordonnance en diverses matières.
À l'initiative de son rapporteur, notre collègue député Richard Ferrand, la commission des affaires sociales de l'Assemblée nationale a cependant décidé d'inscrire cette mesure parmi les dispositions directement mises en place par le projet de loi, en l'assortissant d'une revue plus globale des missions des manipulateurs d'électroradiologie médicale.
Le présent article procède ainsi à une nouvelle rédaction de l'article L. 4351-1 du code de la santé publique, qui définit les missions incombant à la profession.
Le premier alinéa précise que les manipulateurs d'électroradiologie médicale sont des professionnels non médicaux intervenant sur prescription médicale et sous la responsabilité d'un médecin . La condition selon laquelle les manipulateurs doivent exécuter les actes pour lesquels ils ont compétence « sous la responsabilité et la surveillance d'un médecin en mesure d'en contrôler l'exécution et d'intervenir immédiatement » est ainsi supprimée par la rédaction proposée.
Les actes professionnels d'électroradiologie médicale recouvrent quatre domaines : l'imagerie médicale, la médecine nucléaire, la radiothérapie et l'électrophysiologie.
Le deuxième alinéa élargit les missions des manipulateurs à la réalisation d'actes de physique médicale , qui peuvent être mis en oeuvre par le manipulateur au cours de la préparation ou de la réalisation des actes exposant aux rayonnements ionisants. Il est prévu qu'ils interviennent alors sous l'autorité technique d'un radiophysicien . Ce deuxième alinéa précise par ailleurs que les actes et les activités réalisés dans ce cadre ainsi que les conditions dans lesquelles ils sont effectués sont définis par un décret en Conseil d'Etat pris après avis de l'Académie nationale de médecine .
Le troisième alinéa élargit les missions des manipulateurs à la participation à des actes de radiopharmacie dans le cadre d'une pharmacie à usage intérieur (PUI). Les manipulateurs interviennent alors sous l'autorité technique d'un pharmacien pour la réalisation d'actes fixés par décret en Conseil d'Etat après avis de l'Académie nationale de pharmacie.
II - La position de la commission
Les représentants des médecins spécialistes en radiologie ainsi que des manipulateurs en électroradiologie médicale, lors de leur audition par vos rapporteurs, se sont entendus sur le caractère obsolète de la condition de surveillance par un médecin, qui implique la présence physique de ce dernier aux côtés du manipulateur.
Il apparaît en effet que, comme de nombreux auxiliaires médicaux, les manipulateurs interviennent de manière relativement autonome dans un certain nombre de circonstances - que ce soit en routine pour la réalisation d'explorations non contrastées en imagerie de projection, ou en raison de contraintes organisationnelles, dans les services d'urgences par exemple, pour la réalisation d'actes de radiologie courants.
La rédaction proposée permettra donc d'adapter le droit à la situation de fait qui est déjà celle de la plupart des services de radiologie, tout en garantissant le contrôle du médecin au travers de la condition de prescription médicale et de la réaffirmation du principe de la responsabilité du médecin radiologue .
La compétence reconnue aux manipulateurs dans le champ de la radiopharmacie a en revanche suscité l'inquiétude des radiopharmaciens comme des préparateurs en pharmacie hospitalière. Selon ces professionnels, cette disposition reviendrait à réguler de manière libérale une situation largement répandue en fait, mais qui se trouve en contradiction avec des exigences légales et réglementaires de plus en plus fortes en matière de radiopharmacie.
Vos rapporteurs ne contestent pas la compétence particulière dont disposent ces derniers pour la préparation des médicaments radiopharmaceutiques (MRP), et qui est sanctionnée depuis 2001 par une formation et un diplôme spécifiques permettant de sécuriser la préparation et la délivrance de ces médicaments à risque.
Ils relèvent cependant que la grande majorité des services fonctionnent aujourd'hui avec des manipulateurs en électroradiologie médicale. En outre, il ne s'agit pas de remettre en cause la compétence spécifique des préparateurs en pharmacie hospitalière, mais de sécuriser les conditions juridiques de la collaboration avec d'autres auxiliaires médicaux , afin de contribuer au bon fonctionnement quotidien des services. L'article L. 5126-5 du code de la santé publique dispose d'ailleurs que les pharmaciens exerçant au sein d'une PUI « peuvent se faire aider par des personnes autorisées [...] ainsi que par d'autres catégories de personnels spécialisés qui sont attachés à la pharmacie à usage intérieur à raison de leurs compétences, pour remplir les missions décrites au présent chapitre ».
En outre, aucune compétence n'est directement reconnue aux manipulateurs en électroradiologie médicale en matière de préparation des MRP : le présent article les habilite simplement à « aider à réaliser » des actes définis par décret, tandis que l'article R. 4351-2 du code de la santé publique indique que le manipulateur a compétence pour la « mise sous une forme appropriée à leur administration des substances, y compris des composés radioactifs, nécessaires à l'obtention des images ».
Votre commission a adopté cet article sans modification.
Article 51
quater
(art. L. 6223-1 du code de la santé
publique)
Précisions relatives aux missions
et au fonctionnement
des centres de santé
Objet : Cet article, inséré par l'Assemblée nationale, apporte plusieurs précisions quant aux missions et au fonctionnement des centres de santé.
I - Le dispositif proposé
Les dispositions du présent article ont été pour la plupart adoptées lors de l'examen du texte en commission des affaires sociales, à la suite du vote de plusieurs amendements présentés par le rapporteur, notre collègue député Richard Ferrand.
Il s'agit de modifier l'article L. 6323-1 du code de la santé publique, qui définit l'encadrement juridique des centres de santé . Le fonctionnement des centres de santé est défini à la fois par les dispositions de cet article et par celles de l'accord conventionnel qui les lie à l'assurance maladie, en application de l'article L. 162-32-1 du code de la sécurité sociale.
Héritiers des dispensaires, ceux-ci constituent des structures sanitaires de proximité assurant principalement des soins de premier recours. On peut notamment mentionner, parmi les particularités des centres de santé, que les médecins y sont salariés, que les tarifs facturés aux patients ne peuvent donner lieu à dépassement d'honoraires et que les patients sont dispensés de l'avance des frais - toujours sur la part obligatoire, et parfois sur la part complémentaire.
Le 1° de cet article tend à modifier le premier alinéa de l'article L. 6223-1 relatif à l'activité et aux missions des centres de santé.
Il s'agit tout d'abord au a) de préciser que les activités de soins assurées par les centres de santé peuvent l'être soit au sein du centre, soit au domicile du patient.
La rédaction proposée indique par ailleurs que ces activités de soins sont pratiquées aux tarifs conventionnels sans dépassements d'honoraires. Ainsi que l'indique l'objet de l'amendement déposé sur ce point à l'Assemblée nationale, cette disposition ne figure actuellement que dans l'accord national liant les centres de santé à l'assurance maladie ; il s'agit donc de lui donner une portée législative, au même titre que la pratique du tiers payant.
Le b) isole la mission d'éducation thérapeutique des patients dans une phrase unique et en fait une simple possibilité. Pour mémoire, dans la rédaction actuelle de l'article, les missions des centres de santé sont les suivantes : ils « assurent des activités de soins sans hébergement et mènent des actions de santé publique ainsi que des actions de prévention, d'éducation pour la santé, d'éducation thérapeutique des patients et des actions sociales ».
Le 1° bis tend à prévoir que les centres de santé peuvent également être créés et gérés par des établissements publics de coopération intercommunale. La rédaction actuelle confie ces missions à trois catégories d'acteurs : les organismes à but non lucratif, les collectivités territoriales et les établissements de santé.
Le 3° prévoit la possibilité pour les centres de santé d' « [ identifier ] » le lieu de soins à l'extérieur des centres et d' « [ informer ] » le public sur les activités et les actions de santé publique ou sociales mises en oeuvre, sur les modalités et les conditions d'accès aux soins au sein du centre, ainsi que sur le statut du gestionnaire.
Le 4° porte sur les dispositions qui permettent au directeur général de l'agence régionale de santé d'intervenir, en cas de manquement compromettant la qualité et la sécurité des soins dans un centre de santé et dans des conditions fixées par voie réglementaire, pour, selon la gravité de la situation, enjoindre au gestionnaire d'y mettre fin, prononcer ou maintenir une suspension de l'activité du centre. Il s'agit de remplacer une faculté par une obligation.
Le 5° prévoit que l'appellation de centres de santé est réservée aux services remplissant les obligations fixées par l'article L. 6323-1 du code de la santé publique.
II - La position de la commission
Ainsi que l'a rappelé votre commission à plusieurs reprises, les centres de santé, quoique inégalement répartis sur le territoire, ont une réelle utilité sanitaire et sociale qui doit enjoindre les pouvoirs publics, et notamment le législateur, à garantir leur pérennité . Une récente étude de l'inspection générale des affaires sociales (Igas) 142 ( * ) indique que les quelques 1 220 centres de santé forment un ensemble varié, qui ne représente que 2,4 % des dépenses de santé en ambulatoire, mais assure une offre de soins précieuse dans des quartiers à faible densité et auprès d'une population nettement plus précaire que la moyenne.
À ce titre, il paraît primordial d'encadrer strictement les dérives constatées au sein de certaines de ces structures , qui ont été soulignées lors des auditions menées par vos rapporteurs, et qui ne doivent pas remettre en cause la qualité et la sécurité des soins de premier recours assurés par la grande majorité des centres de santé. A notamment été pointée la situation de certains centres de santé dentaires qui pratiqueraient des soins dits low cost et de mauvaise qualité, ce qui a en outre pour conséquence de déstabiliser le reste de l'offre de soins ambulatoire sur le territoire concerné.
Au regard de ces éléments, la précision introduite par le 4° du présent article va dans le bon sens - à condition toutefois que le décret prévu par l'article L. 6323-1 pour l'encadrement du pouvoir de sanction du directeur général de l'ARS, qui a été prévu par l'article 15 de la loi dite Fourcade du 10 août 2011 143 ( * ) , intervienne effectivement, plus de quatre ans après l'entrée en vigueur de ce texte, sans quoi ces dispositions ne pourront que rester lettre morte.
Vos rapporteurs ne peuvent cependant que s'opposer à la faculté ouverte aux centres de santé de faire la publicité de leur activité , prévue par le 3° du présent article. Outre que cette possibilité pourrait favoriser les dérives précitées, elle constitue une rupture d'égalité vis-à-vis des professionnels de santé libéraux, qui n'ont pas la possibilité de procéder à une telle identification à l'extérieur de leur lieu d'exercice. Votre commission a donc adopté un amendement visant à supprimer cette faculté. ( amendement COM-443 ).
Votre commission a adopté cet article ainsi modifié.
Article 51 quinquies
(art. 25
de la loi n° 86-33 du 9 janvier 1986
portant dispositions statutaires
relatives à la fonction publique hospitalière)
Création
d'un comité consultatif national unique
pour l'ensemble des corps
hospitaliers de catégorie A
Objet : Cet article, inséré par l'Assemblée nationale, tend à créer un comité consultatif national unique pour l'ensemble des corps hospitaliers de catégorie A.
I - Le dispositif proposé
Cet article, issu d'un amendement du rapporteur adopté en commission à l'Assemblée nationale, tend à fusionner en un comité national unique les différents comités consultatifs existants pour l'ensemble des corps hospitaliers de catégorie A.
II - La position de la commission
Votre commission a adopté cet article sans modification.
Article 51 sexies
Habilitation
à modifier les règles relatives à l'expression
de la
volonté d'une personne sous protection juridique par ordonnance
Objet : Cet article, inséré par l'Assemblée nationale, habilite le Gouvernement à prendre des ordonnances pour mieux articuler les dispositions du code civil et du code de la santé publique relatives à l'expression de la volonté des majeurs protégés.
I - Le dispositif proposé
Le présent article, introduit en commission à l'Assemblée nationale par un amendement du Gouvernement, vise à permettre à celui-ci de réformer par ordonnances le code de la santé publique et le code civil, afin de mieux articuler leurs dispositions respectives relatives à l'expression de la volonté des personnes faisant l'objet d'une protection juridique pour toute décision relative à un acte médical. Cette habilitation est valable pour une durée de dix-huit mois et un projet de loi de ratification devra être déposé devant le Parlement dans un délai de six mois à compter de la publication de l'ordonnance.
II - La position de la commission
Le code civil (articles 425 et suivants) prévoit des mesures juridiques (tutelle, curatelle, sauvegarde de justice) destinées à protéger toute personne majeure dont les facultés physiques ou mentales sont altérées au point d'être dans l'incapacité de pourvoir elle-même à ses intérêts. La personne chargée de la mesure de protection (mandataire, curateur, tuteur) est alors amenée à accompagner la personne protégée, notamment dans le cadre des décisions relatives à des actes médicaux.
Le code de la santé publique contient un certain nombre de dispositions relatives à l'expression de la volonté des majeurs protégés pour les décisions concernant des actes médicaux.
L'articulation entre les dispositions du code civil et celles du code de la santé publique manque parfois de clarté, ce qui peut susciter des difficultés pour les professionnels de santé. Pour y remédier, un groupe de travail réunissant des professionnels du droit et de la médecine devrait être constitué.
Le caractère technique des mesures envisagées justifie le recours à une ordonnance. Toutefois, lorsqu'il sera appelé à ratifier cette ordonnance, le Sénat sera attentif à l'équilibre entre l'autonomie de la personne et la protection de ses intérêts.
Votre commission a adopté cet article sans modification.
Article 51 septies
[supprimé]
Habilitation à adapter les
dispositions
relatives aux ordres des professions de santé par
ordonnance
Objet : Cet article, inséré par l'Assemblée nationale, tend à habiliter le Gouvernement à prendre par ordonnance des mesures adaptant les dispositions législatives relatives aux ordres des professions de santé.
I - Le dispositif proposé
Adopté lors de l'examen du présent projet de loi en commission à l'Assemblée nationale, le présent article vise à autoriser le Gouvernement à prendre par voie d'ordonnance des mesures adaptant les dispositions législatives relatives aux ordres des professions de santé, dans un délai d'un an à compter de la promulgation de la loi.
Cette habilitation vise cinq domaines énumérés par les paragraphes 1° à 5° du présent article :
- l'évolution des compétences des organes ordinaux et de la composition de ces derniers ;
- l'allègement des procédures mises en oeuvre par les ordres ;
- le renforcement des moyens dont ces ordres disposent dans le but de veiller au respect de la législation relative aux avantages consentis aux professionnels de santé par les entreprises ;
- l'application aux ordres professionnels de certaines règles relatives à la passation de marchés ;
- l'évolution des dispositions relatives à l'intervention des ordres en matière d'exercice professionnel.
II - La position de la commission
Si la voie de l'ordonnance peut se justifier s'agissant de mesures d'ordre purement technique, l'énumération des domaines concernés fait clairement apparaître que ce n'est pas le cas en l'espèce.
Vos rapporteurs estiment qu' il n'est pas opportun de s'en remettre à l'ordonnance sur des sujets aussi sensibles que l'évolution des compétences des ordres ou la modification de leur composition - qui plus est dans le contexte particulier ouvert par la suppression de l'ordre infirmier lors de l'examen du présent projet de loi à l'Assemblée nationale.
Votre commission a adopté un amendement des rapporteurs tendant à la suppression du présent article ( amendement COM-444 ).
V otre commission a supprimé cet article.
Article 51 octies
(art. L.
4031-1 du code de la santé publique)
Transfert des biens, droits et
obligations des unions régionales
des professionnels de santé
et suppression des fédérations régionales
Objet : Cet article, inséré par l'Assemblée nationale, permet le transfert des biens, droits et obligations des URPS en cohérence avec la nouvelle carte régionale et supprime les fédérations régionales.
I - Le dispositif proposé
L'article L. 4031-1 du code de la santé publique, créé par la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (loi HPST), prévoit la création d'unions régionales des professionnels de santé (URPS), sous la forme d'associations régies par la loi du 1 er janvier 1901 et dont les statuts sont conformes à des statuts-types fixés par voie réglementaire. Ces URPS rassemblent, pour chaque profession, l'ensemble des professionnels exerçant à titre libéral. Le même article prévoit le regroupement des URPS en fédérations régionales regroupant l'ensemble des professions.
Le présent article résulte d'un amendement du Gouvernement adopté en séance publique par l'Assemblée nationale. Son I modifie l'article L. 4031-1 afin de supprimer l'obligation pour les URPS de se regrouper en fédérations régionales.
Afin de tenir compte de la nouvelle carte régionale prévue par la loi n° 2015-29 du 16 janvier 2015 144 ( * ) , le II du présent article prévoit le transfert des biens, droit et obligations des URPS existantes à l'union qui sera créée dans chaque région nouvelle. Ce transfert étant effectif à la date de la création de la nouvelle union régionale, les URPS existantes conservent leur capacité juridique jusqu'à cette date. Il est précisé que ce transfert est effectué à titre gratuit et ne donne lieu à aucune imposition.
II - La position de la commission
Seulement six fédérations régionales ont été créées. Ces structures ne suscitent donc pas l'intérêt des professionnels dont elles sont censées porter les intérêts. Ce manque d'engouement peut s'expliquer, en partie, par le mode de désignation des représentants des URPS au sein des fédérations, qui ne permet pas de tenir compte du poids relatif de chaque syndicat. La suppression de l'obligation du regroupement des URPS en fédérations régionales, qui doit s'accompagner d'un toilettage des textes règlementaires, ne fait néanmoins pas obstacle à ce que de telles fédérations soient formées dans les régions où les professionnels libéraux en éprouveront le besoin, selon des modalités qu'ils choisiront librement.
Par ailleurs, les fusions de régions prévues par la loi du 16 janvier 2015 précitée imposent, dans les régions nouvelles, de procéder au transfert des biens, droits et obligations des anciennes URPS.
Votre commission a adopté cet article sans modification.
Article 52
(art. L. 2223-19,
L. 2223-19-1 et L. 2223-20 du code général
des
collectivités territoriales et art. L. 3111-4-1 du code de la
santé publique)
Encadrement de la thanatopraxie
Objet : Cet article prévoit l'encadrement de l'activité de thanatopraxie.
I - Le dispositif proposé
La compétence en matière funéraire est exercée en France par les communes et est régie par les dispositions du chapitre III du titre II du livre II de la deuxième partie du code général des collectivités territoriales (CGCT). La section 2 de ce chapitre est relative aux opérations funéraires.
Le service extérieur des pompes funèbres est défini par l'article L. 2223-19 du CGCT. Il comprend notamment le transport des corps, l'organisation des obsèques, les soins de conservation ou la fourniture de cercueils. Si ce service est une mission de service public, il est précisé qu'il peut être exercé soit par la commune, directement ou par voie de gestion déléguée, soit par un prestataire disposant d'une habilitation prévue à l'article L. 2223-23.
La pratique de la thanatopraxie correspond aux soins de conservation visés par le 3° de l'article L. 2223-19 du CGCT. La nature de ces soins n'est toutefois pas définie de manière précise par la loi. En l'état actuel du droit, la thanatopraxie peut être pratiquée dans tout lieu, y compris au domicile de la personne défunte, et aucune obligation de vaccination n'est prévue pour les thanatopracteurs.
|
Définition de la thanatopraxie La thanatopraxie est un soin de conservation qui a pour but de retarder les effets visibles de la décomposition post mortem (thanatomorphose). Le thanatopracteur procède au drainage veineux et à l'évacuation des liquides et gaz du corps du défunt, puis à l'injection dans le système vasculaire d'un produit biocide, généralement à base de formol. En France, ce traitement est facultatif, sauf dans certains cas particuliers comme le transfert d'un corps vers l'étranger. Un arrêté du 20 juillet 1998 prévoit une interdiction de pratiquer des soins de conservation sur les corps de personnes décédées de certaines maladies limitativement énumérées, dont les hépatites virales, la rage ou encore le Sida. |
Dans sa rédaction initiale, le présent article visait à habiliter le Gouvernement à adopter, par ordonnances, des mesures règlementant l'activité de thanatopraxie. A l'initiative de sa commission des affaires sociales, l'Assemblée nationale a préféré inscrire ces mesures dans la loi.
Une définition de la thanatopraxie est ainsi inscrite dans un nouvel article L. 2223-19-1 du CGCT. Aux termes de cette définition, les soins de conservation, ou soins de thanatopraxies « ont pour finalité de retarder la thanatomorphose et la dégradation du corps, par drainage des liquides et des gaz qu'il contient et par injection d'un produit biocide ». Il est précisé que ces soins ne peuvent être réalisés que dans des lieux appropriés et équipés, un décret en Conseil d'Etat devant définir les critères applicables, ils ne peuvent donc plus être pratiqués au domicile du défunt.
Par ailleurs, l'article L. 2223-20 du CGCT relatif au règlement national des pompes funèbres est complété de manière à prévoir que ce règlement, qui est établi par décret en Conseil d'Etat, détermine les conditions d'intervention des personnes susceptibles de réaliser les soins de thanatopraxie.
Le code de la santé publique est complété par un article L. 3111-4-1 qui prévoit une obligation de vaccination contre l'hépatite B pour les thanatopracteurs, qu'ils soient en formation pratique ou en exercice.
II - La position de la commission
Plutôt que d'habiliter le Gouvernement à prendre des mesures par ordonnance, l'Assemblée nationale a préféré, avec son accord, fixer elle-même les dispositions juridiques envisagées. Il s'agit là d'une pratique législative que vos rapporteurs ne peuvent qu'approuver.
Sur le fond, outre l'introduction d'une définition législative des soins de thanatopraxie, le présent article contient deux éléments nouveaux. D'une part, il interdit la pratique de la thanatopraxie en dehors de locaux adaptés et donc au domicile du défunt, d'autre part, il prévoit une obligation de vaccination contre le virus de l'hépatite B pour les praticiens.
Faisant suite à un rapport du Défenseur des droits, publié en octobre 2012 145 ( * ) , et à un rapport du Haut conseil de la santé publique (HCSP), publié en décembre 2012 146 ( * ) , l'Inspection générale des affaires sociales (Igas) et l'Inspection générale de l'administration (Iga) ont été missionnées pour présenter des pistes d'évolution de la règlementation des soins de conservation 147 ( * ) .
Il ressort de ces rapports que l'interdiction de pratiquer la thanatopraxie au domicile des défunts se justifie par les risques biologiques, infectieux et chimiques, encourus par les praticiens et par la famille. La mission Igas/Iga a ainsi retenu à la fois le principe de précaution et le principe d'unité, le domicile n'étant pas soumis à la même réglementation que les chambres funéraires ou mortuaires. L'impact économique d'une telle interdiction devrait être limité par le fait que seulement 23 % des soins de thanatopraxie sont pratiqués à domicile, en cohérence avec la baisse tendancielle de la part des décès survenant au domicile (27 % en 2012). Par ailleurs, la mission Igas/Iga souligne qu'un effort de marge peut être réalisé par les professionnels et que les soins de conservation ne représentent en moyenne que 10 % des frais d'obsèques et 6 % du chiffre d'affaires des sociétés funéraires. L'impact économique de cette mesure ne devrait donc pas être excessif, pour les consommateurs comme pour les professionnels.
L'obligation de vaccination contre l'hépatite B va également dans le sens d'une plus grande protection des praticiens. Elle est à mettre en relation avec la levée de l'interdiction de la thanatopraxie sur le corps de personnes décédées de cette maladie ainsi que du Sida, préconisée par le rapport Igas/Iga, qui nécessite de réviser l'arrêté du 20 juillet 1998 fixant la liste des maladies contagieuses portant interdiction de certaines opérations funéraires.
Le rapport Igas/Iga préconise, par ailleurs, d'autoriser le retour du corps au domicile après la réalisation des soins de conservation et d'autoriser, le cas échéant sur réquisition du préfet, les chambres mortuaires des hôpitaux, à recevoir des corps de personnes décédées au domicile. Ces mesures, qui complètent les dispositions du présent article, devront être prises par voie réglementaire.
Enfin, les différents rapports soulignent la nécessité de faire évoluer le secteur funéraire dans l'intérêt des professionnels comme des familles. Ils détaillent plusieurs mesures qui devront être mises en oeuvre soit par la concertation entre les acteurs, soit par des mesures d'ordre règlementaire.
Tout en étant favorable aux modifications proposées, vos rapporteurs soulignent qu'elles devront nécessairement être complétées par des mesures règlementaires.
Votre commission a adopté un amendement rédactionnel de ses rapporteurs ( amendement COM-445 ).
Votre commission a adopté cet article ainsi modifié.
Article 53
Habilitation
à prendre par ordonnance des mesures d'adaptation
au droit
européen et au droit international
Objet : Cet article autorise le gouvernement à prendre par ordonnance des mesures d'adaptation au droit européen et international.
I - Le dispositif proposé
Le I de cet article habilite le Gouvernement à transposer quatre directives européennes en droit interne :
- la directive 2013/59/Euratom du Conseil du 5 décembre 2013 fixant les normes de base relatives à la protection sanitaire contre les dangers résultant de l'exposition aux rayonnements ionisants ;
- les dispositions résiduelles de la directive 2014/40/UE relative au tabac ;
- la directive 2005/36/CE relative à la reconnaissance des qualifications professionnelles et le règlement UE n° 1024/2012 concernant la coopération administrative par l'intermédiaire du système d'information du marché intérieur ;
- la directive 2008/106/CE concernant le niveau minimal de formation des gens de mer.
Le II, supprimé par l'Assemblée nationale au profit d'un V bis nouveau, a pour objet d'adapter outre-mer les dispositions résultant de la mise en oeuvre du I.
Le III a pour objet d'adapter la législation relative aux recherches biomédicales au règlement UE n°536/2014 du 16 avril 2014 relatif aux essais cliniques de médicaments à usage humain.
Le IV a pour objet d'harmoniser et de sécuriser la procédure de reconnaissance des qualifications obtenues par les professionnels de santé dans un autre État membre de l'Union européenne.
Le V a pour objet d'adapter la législation française au règlement sanitaire international (RSI).
Le VI prévoit qu'un projet de loi de ratification est déposé devant le Parlement dans un délai de trois mois à compter de la publication de chacune des ordonnances.
II - La position de la commission
Le nombre d'habilitations à légiférer par ordonnances contenues dans ce projet de loi est particulièrement élevé, sept pour le présent article.
Pour les matières particulièrement techniques, ce modus operandi peut être justifié.
En revanche, votre commission s'oppose à ces habilitations dans deux cas de figure :
- quand les textes que le Gouvernement se propose d'adopter n'entretiennent qu'un rapport lointain, voire pas de rapport, avec l'objet du texte. C'est le cas du 1° du présent article, à tel point que l'habilitation prévue a été adoptée (conforme) à l'article 33 du projet de loi relatif à la transition énergétique pour la croissance verte et se trouve donc sans objet. C'est également le cas du 3°, à propos duquel le rapport de la commission des affaires sociales l'Assemblée nationale expose très clairement que le texte de la directive concerné « relative à la reconnaissance des qualifications professionnelles » ne concerne en rien le domaine de la santé.
- quand les textes que le Gouvernement se propose d'adopter sont au coeur des prérogatives du Parlement et nécessitent une réelle confrontation des points de vue. C'est le cas du III du présent article qui autorise le Gouvernement à prendre par ordonnance les mesures d'adaptation de la législation relative aux recherches biomédicales. Vos rapporteurs soulignent que la loi n° 2012-300 du 5 mars 2012 relative aux recherches impliquant la personne humaine dite loi « Jardé », a été adoptée au terme de trois ans de débats parlementaires, - le texte ayant été déposé le 6 janvier 2009 -, au cours desquels les deux assemblées ont construit un compromis. Pendant les trois années qui ont suivi la promulgation de la loi, le Gouvernement n'a pas pris les décrets d'application nécessaires à son entrée en vigueur. La loi « Jardé » qui se trouvait en avance sur la législation européenne doit désormais être revue en urgence pour adapter la législation française au droit européen. Votre commission n'est pas favorable à cette précipitation qui fait peu de cas des raisons pour lesquelles la mise en oeuvre du texte achoppe : la composition des comités de protection des personnes, dont le rôle est précisément de garantir les droits des personnes se prêtant à des recherches biomédicales.
Sur propositions de ces rapporteurs, votre commission a adopté un amendement supprimant ces trois habilitations ( amendement COM-446 ).
Votre commission a adopté cet article ainsi modifié.
Article 53 bis
(art. L.
1111-3-2 du code de la santé publique)
Information des patients sur
l'autorisation d'exercer
et l'assurance des professionnels de
santé
Objet : Cet article, inséré par l'Assemblée nationale, vise à transposer des dispositions de droit de l'Union européenne relatives à l'information des patients.
I - Le dispositif proposé
La directive 2011/24/UE du Parlement européen et du Conseil de l'Union européenne du 9 mars 2011 relative à l'application des droits des patients en matière de soins de santé transfrontaliers contient un certain nombre de dispositions de nature à améliorer l'information des patients.
Aux termes de l'article 4 de cette directive, les Etats-membres doivent veiller à ce que les prestataires de soins de santé fournissent , notamment, « des informations claires sur les prix, ainsi que sur leur statut en matière d'autorisation ou d'enregistrement, leur couverture d'assurance ou tout autre moyen de protection personnelle ou collective au titre de la responsabilité professionnelle. (...) ».
Le présent article, introduit par un amendement du Gouvernement au stade de l'examen en commission à l'Assemblée nationale, vise à transposer ces dispositions en insérant un article L. 1111-3-1 nouveau au sein du code de la santé publique. Il est prévu que le patient soit informé que le professionnel de santé ou la personne exerçant les activités de prévention, de diagnostic ou de soins remplit les conditions légales d'exercice définies par le code de la santé publique. Le patient est également informé du respect de l'obligation d'assurance en responsabilité civile ou administrative à laquelle sont soumis les professionnels de santé.
II - La position de la commission
La transposition des directives européennes, qui est une obligation juridique, participe à la bonne articulation du droit français et du droit de l'Union européenne. Dans le cas présent, le délai de transposition est échu depuis le 25 octobre 2013, une mesure de transposition est donc urgente.
La rédaction proposée reprend les termes de la directive et peut être adoptée en l'état.
Votre commission a adopté cet article sans modification.
Article 53 ter
(art. L. 4381-4
du code de la santé publique)
Exercice des professions de
santé par des ressortissants
de pays non membres de l'Union
européenne
Objet : Cet article, inséré par l'Assemblée nationale, vise à modifier les règles relatives aux autorisations d'exercice de certaines professions médicales pour les ressortissants d'Etats non membres de l'Union européenne.
I - Le dispositif proposé
L'article L. 4381-4 du code de la santé publique précise les conditions dans lesquelles des ressortissants d'Etats non membres de l'Union européenne (UE) ou de l'Espace économique européen (EEE) peuvent être autorisés à exercer certaines professions médicales. Les professions concernées sont celles mentionnées au titre VIII du livre III de la quatrième partie du code de la santé publique (auxiliaires médicaux, aides-soignants, auxiliaires de puériculture, ambulanciers) ainsi que les préparateurs en pharmacie et les préparateurs en pharmacie hospitalière.
L'autorisation, délivrée après avis d'une commission établie au niveau régional pour chaque profession, est conditionnée à l'obtention d'un titre de formation délivré par un Etat membre de l'UE ou de l'EEE. Les candidats doivent par ailleurs attester de leur expérience professionnelle et faire la preuve d'une connaissance suffisante de la langue française. Un numerus clausus est fixé chaque année par un arrêté du ministre chargé de la santé.
Le présent article, inséré à l'initiative de la commission des affaires sociales de l'Assemblée nationale, opère plusieurs modifications à l'article L. 4381-4 du code de la santé publique.
Il élargit la liste des professions visées par cet article aux conseillers en génétique (profession mentionnée à l'article L. 1132-1 du code de la santé publique). Il supprime le numerus clausus fixé chaque année par le ministre de la santé. Enfin, les conditions requises pour l'obtention de l'autorisation d'exercice sont assouplies. La preuve de l'expérience professionnelle devient facultative, et l'exigence de preuve de la maîtrise de la langue française est supprimée.
II - La position de la commission
Les modifications proposées par le présent article visent à supprimer une différence de traitement entre les titulaires de diplômes obtenus dans un Etat membre de l'UE selon leur nationalité. En effet, dans l'état actuel du droit, les titulaires d'un même diplôme obtenu dans un Etat de l'UE ou de l'EEE qui souhaitent exercer en France ne sont pas soumis aux mêmes procédures d'autorisation selon qu'ils sont ou non ressortissants d'un Etat membre de l'UE ou de l'EEE.
Au demeurant, les décrets d'application prévus par l'article L. 4381-4 du code de la santé publique n'ont jamais été publiés. Comme le précise une circulaire ministérielle 148 ( * ) , le contrôle des connaissances linguistiques est déjà assuré dans le cadre de la procédure de reconnaissance des qualifications, et la faiblesse des flux de demandes d'autorisation rend peu nécessaire la fixation d'un numerus clausus .
Votre commission a adopté cet article sans modification.
Article 54 [suppression
maintenue]
(art. L. 5542-6-1 du code des transports)
Mise en
conformité avec la convention du travail maritime
Objet : Cet article, supprimé par l'Assemblée nationale, visait à mettre le droit français en conformité avec le droit international.
I - Le dispositif proposé
Le présent article introduisait dans le code des transports une disposition obligeant le capitaine d'un navire effectuant une navigation commerciale à détenir un exemplaire de l'accord du 19 mai 2008 conclu entre les représentants des armateurs et les représentants des travailleurs dans le cadre de la convention du travail maritime de l'Organisation internationale du travail (OIT).
Cet article a été supprimé par l'Assemblée nationale.
II - La position de la commission
Le lien entre l'objet du présent article et l'objet du projet de loi de modernisation de notre système de santé apparaît peu évident. Au demeurant, les dispositions du présent article figurent dans un article inséré par l'Assemblée nationale au projet de loi pour la croissance, l'activité et l'égalité des chances économiques (article 286), considéré comme adopté en lecture définitive par l'Assemblée nationale.
Votre commission a maintenu la suppression de cet article.
Article 54 bis
(art. L. 231-2
à L. 231-2-3 du code du sport)
Assouplissement des règles
relatives au certificat médical obligatoire
pour l'obtention d'une
licence d'une fédération sportive
Objet : Cet article, inséré par l'Assemblée nationale, modifie les règles encadrant l'exigence d'un certificat médical de non-contre-indication à la pratique sportive.
I - Le dispositif proposé
Le titre III du livre II du code du sport est relatif à la santé des sportifs et à la lutte contre le dopage. Au sein de ce titre, la section 1 du chapitre I er fixe les règles relatives aux certificats médicaux exigés pour la pratique d'un sport.
Il résulte des dispositions des articles L. 231-2 et L. 231-2-1 que la participation à des compétitions sportives est subordonnée soit à la présentation d'un certificat médical de non-contre-indication, soit à la présentation d'une licence dont la délivrance par la fédération concernée (ou son renouvellement) est elle-même subordonnée à la présentation d'un certificat médical. Dans tous les cas, le certificat médical présenté doit être daté de moins d'un an.
S'agissant des licences ne permettant pas l'accès aux compétitions, il résulte des dispositions de l'article L. 231-2-3 que seule l'obtention d'une première licence est subordonnée à la présentation d'un certificat médical. Les fédérations peuvent ensuite exiger la présentation d'un nouveau certificat selon une fréquence qu'elles définissent.
L'article L. 231-2-3 précise quant à lui que pour certaines disciplines, dont la liste est définie par arrêté, le certificat médical ne peut être délivré que dans des conditions prévues par le même arrêté 149 ( * ) .
Le présent article, inséré par l'Assemblée nationale, vise à assouplir les règles relatives à la présentation des certificats médicaux de non-contre-indication à la pratique sportive. La rédaction initiale, proposée par le Gouvernement, a fait l'objet, tant au stade de l'examen en commission que lors du débat en séance publique, de plusieurs amendements et sous-amendements visant à clarifier sa rédaction.
L'article L. 231-2 du code du sport, dans la nouvelle rédaction proposée, précise que le certificat médical de non-contre-indication datant de moins d'un an, obligatoire pour l'obtention d'une première licence, atteste le cas échéant de l'absence de contre-indication à la pratique en compétition.
En cas de renouvellement d'une licence, un certificat médical n'est plus exigé systématiquement mais un décret définit la fréquence à laquelle la fédération concernée peut l'exiger.
La nouvelle rédaction de l'article L. 231-2-1 conserve le principe selon lequel l'inscription à une compétition est subordonnée soit à la présentation d'un certificat médical, soit à la présentation d'une licence.
Les licences ne permettant pas la participation aux compétitions étant visées par la nouvelles rédaction de l'article L. 231-2, l'article L. 231-2-2 est abrogé.
L'article L. 231-2-3, dans la nouvelle rédaction proposée, précise qu'un certificat médical particulier est nécessaire pour les activités sportives, énumérées par décret, qui présentent un risque particulier. Ce certificat, datant de moins d'un an est nécessaire aussi bien pour la première obtention de la licence que pour les renouvellements. Les caractéristiques de ce certificat médical sont fixées par voie d'arrêté.
II - La position de la commission
Le présent article vise à faciliter l'accès des Français aux activités sportives en réduisant la fréquence à laquelle un nouveau certificat médical d'aptitude leur est demandé. En effet, le renouvellement annuel du certificat médical est vu comme un obstacle à l'inscription dans un club de sport. Il est donc proposé de n'exiger un nouveau certificat médical que tous les trois ans. Un auto-questionnaire rempli chaque année par les sportifs permettrait d'assurer leur suivi. L'exigence d'un renouvellement annuel serait néanmoins maintenue pour les activités présentant un risque spécifique pour la santé ou la sécurité des pratiquants.
Votre commission a adopté cet article sans modification.
Article 54 ter
(art. L. 552-1
et L. 552-4 du code de l'éducation)
Exemption des
élèves participant aux associations sportives
des
établissements scolaires de l'obligation
de certification de non
contre-indication
Objet : Cet article, inséré par l'Assemblée nationale, pose une présomption d'aptitude pour les activités sportives volontaires organisées par les associations sportives scolaires.
I - Le dispositif proposé
Conformément à l'article L. 552-2 du code de l'éducation, une association sportive est formée dans chaque établissement secondaire. Ces associations sportives ont pour vocation d'organiser les activités sportives volontaires des élèves, mentionnées à l'article L. 552-1 du code de l'éducation qui précise que ces activités sont des composantes de l'éducation physique et sportive (EPS).
L'article L. 552-4 du code de l'éducation précise que les associations sportives scolaires, ainsi que les fédérations auxquelles elles sont affiliées, sont soumises aux dispositions du code du sport.
Le présent article, issu d'un amendement de notre collègue députée Valérie Fourneyron adopté en séance publique, vise à introduire, à l'article L. 552-1, une présomption d'aptitude à la pratique des activités sportives volontaires pour tous les élèves aptes à l'EPS. Par cohérence, l'article L. 552-4 est complété afin de préciser que les associations sportives scolaires ne sont pas soumises aux dispositions du code du sport relatives aux certificats médicaux nécessaire pour l'obtention d'une licence sportive (articles L. 231-2 et L. 231-2-1 du code du sport). Un certificat médical ne sera donc plus nécessaire à l'obtention d'une licence sportive scolaire, sauf pour les activités présentant un risque spécifique, mentionnées à l'article L. 231-2-3 du code du sport, dans sa rédaction issue de l'article 54 bis du présent projet de loi.
II - La position de la commission
L'EPS étant un enseignement obligatoire, tout élève est réputé apte sauf s'il produit un certificat médical de contre-indication. Cependant, alors qu'il est affirmé que les activités sportives volontaires sont une composante de l'EPS, un certificat médical est obligatoire pour l'obtention d'une licence sportive scolaire. Le présent article simplifie donc une situation qui semble manquer de cohérence.
Votre commission a adopté cet article sans modification.
Article 55
Habilitation
à réformer par ordonnance
le service de santé des
armées et l'institution nationale des invalides
Objet : Cet article habilite le Gouvernement à réformer par ordonnance le service de santé des armées et l'Institution nationale des invalides.
I - Le dispositif proposé
Le service de santé des armées (SSA) est un service interarmées régi par le code de la défense. Il assure aussi bien le suivi médical de long terme des militaires que le soutien médico-chirurgical sur les théâtres d'opérations.
L'Institution nationale des invalides (Ini), est un établissement public administratif placé sous la tutelle du ministère chargé des anciens combattants et régi par les dispositions du code des pensions militaires d'invalidité et des victimes de la guerre (CPMIVG).
Les établissements de santé du SSA et l'Ini ne s'apparentent donc pas à des établissements de santé de droit commun.
Le présent article habilite le Gouvernement à prendre par ordonnance des mesures de nature, d'une part, à réformer ces deux structures de manière à mettre en cohérence les dispositions législatives les concernant avec les dispositions du présent texte et, d'autre part, à assurer une meilleure articulation de ce service et de cette institution avec le service public hospitalier.
Cette habilitation est valable pour une période de deux ans, et un projet de loi de ratification devra être déposé devant le Parlement dans un délai de deux mois à compter de la publication de l'ordonnance.
II - La position de la commission
Service de santé des armées
Le SSA, dont l'origine remonte à 1708, emploie environ 16 000 agents dont 5 000 civils, et ses ressources s'élevaient pour 2015 à 1,5 milliard d'euros, dont 437 millions d'euros en provenance de l'assurance maladie. Il joue un rôle essentiel dans la capacité d'intervention extérieure de la France et dispose actuellement de neuf hôpitaux d'instruction des armées (HIA) répartis sur le territoire 150 ( * ) , d'un centre de recherche biomédicale et participe à la production de certains médicaments et de produits sanguins.
Bien que sa mission première soit le soutien médical des forces armées, les assurés sociaux sans lien avec la défense représentent 85 % des patients accueillis dans les HIA.
Si le SSA remplit avec efficacité sa mission première, son mode de fonctionnement actuel et son relatif isolement par rapport aux autres acteurs publics de la santé apparaissent aujourd'hui comme un facteur de fragilité. A la croisée des mondes de la défense et de la santé, le SSA a en effet été touché par les mouvements qui les ont affectés au cours des 20 dernières années. Ainsi, dans un contexte de forte contrainte budgétaire, la professionnalisation de l'armée d'une part et l'évolution du système hospitalier, avec notamment la création des agences régionales de santé (ARS) et la tarification à l'activité d'autre part, rendent indispensable une adaptation du SSA.
Si des efforts ont d'ores et déjà été réalisés dans le sens de l'amélioration de la performance, ainsi que l'a noté la Cour des Comptes dans son rapport public annuel pour l'année 2013 151 ( * ) , le projet « SSA 2020 », rendu public en novembre 2013, ambitionne d'introduire des changements plus profonds dans l'organisation du SSA et dans son positionnement au sein de l'offre de soin.
Ce projet, développé dans le cadre d'une collaboration entre les services du ministère de la santé et du ministère de la défense, repose sur deux axes : la concentration des moyens du SSA sur ses missions opérationnelles et l'ouverture des établissements relevant de la défense nationale sur le système de soins de droit commun. Cette ouverture, qui doit se traduire par le développement d'une culture partenariale entre les établissements relevant du SSA et les établissements publics et privés, doit permettre d'éliminer les redondances et les concurrences qui peuvent s'observer actuellement. Trois autres principes directeurs guident le projet SSA 2020 : le développement des coopérations internationales, la promotion du service dans le champ interministériel et la simplification de la gouvernance.
Sur les huit HIA appelés à subsister à la suite de la fermeture programmée du Val-de-Grâce, quatre seront des hôpitaux « plateforme », qui concentreront le panel des compétences indispensables à l'accompagnement des projections de forces tout en se désengageant des spécialités non-directement liées aux missions opérationnelles. Les quatre autres HIA 152 ( * ) , « hors-plateforme », seront eux davantage intégrés à leur territoire de santé et ne feront pas partie des capacités opérationnelles immédiatement disponibles. Les centres médicaux locaux verront aussi leurs liens avec l'offre de soins de droit commun renforcés.
Institution nationale des invalides
Créée en 1670 afin d'accueillir les blessés de guerre, l'Ini est définie à l'article L. 529 du CPMIVG comme la « maison des combattants âgés, malades ou blessés au service de la patrie ». Ses trois missions sont l'accueil, à titre permanent ou temporaire, de pensionnaires titulaires d'une pension militaire d'invalidité, les soins et la recherche.
Pour l'exercice de sa mission de soins, l'Ini dispose d'un centre médico-chirurgical d'une centaine de lits, d'un hôpital de jour, d'un service de chirurgie dentaire, d'un centre de consultations externes (acupuncture, cardiologie, dermatologie, médecine générale, psychiatrie, ORL, pédicurie, psychologie, rhumatologie...) ainsi que d'un service de radiologie. Les bénéficiaires du CPMIVG ne représentent que 18 % à 20 % des patients accueillis par l'Ini, la grande majorité des patients étant donc des civils.
L'Ini a notamment développée une spécialisation historique sur la prise en charge des patients handicapés médullaires, amputés ou cérébrolésés, pour laquelle elle s'est imposée comme un centre de référence. Le centre d'études et de recherche sur l'appareillage des handicapés (CERAH), basé à Woippy (Moselle), est lui une référence en matière d'appareillage et de fauteuils roulants.
L'Ini est donc une institution originale au service des anciens combattants, dont l'expertise dans ses domaines de spécialisation est parfois unique en France et qu'il convient pour cette raison de préserver.
Néanmoins, une évolution de son fonctionnement est envisagée afin d'assurer la pérennité de cette institution dans un contexte budgétaire contraint.
Par ailleurs, bien qu'elle accueille des civils, adressés par les HIA ou non, les activités de l'Ini ne sont pas rattachées à la planification du schéma régional d'organisation des soins (Sros) et échappent au pilotage de l'ARS Ile-de-France.
Les réformes envisagées tant pour le SSA que pour l'Ini appellent des évolutions d'ordre législatif. Le recours à la législation par ordonnance prévu par le présent article se justifie par le caractère technique des mesures envisagées. Vos rapporteurs sont néanmoins attachés à ce que les missions régaliennes de ces institutions, qui ont nécessairement un coût pour la collectivité, soient préservées. A cet égard, la rédaction du présent article, qui prévoit le « respect des obligations particulières que ce service et cette institution assument au titre de la défense nationale », semble présenter les garanties suffisantes.
Votre commission a adopté cet article sans modification.
Article 56
Habilitation
à adapter la loi par ordonnance
dans les outre-mer
Objet : Cet article habilite le Gouvernement à prendre par ordonnances des mesures nécessaires à l'application et à l'adaptation de la loi outre-mer.
I - Le dispositif proposé
Le présent article habilite le Gouvernement à prendre, par ordonnance, les mesures nécessaires à l'application et à l'adaptation de la présente loi dans les différents territoires d'outre-mer.
Aux termes du 1° du I, le Gouvernement est habilité à prendre des mesures relevant du domaine de la loi visant, d'une part, à l'adaptation des dispositions du projet de loi aux collectivités relevant de l'article 73 de la Constitution (départements et régions d'outre-mer, DROM), à Saint-Barthélemy, à Saint-Martin et à Saint-Pierre-et-Miquelon et, d'autre part, à les étendre et à les adapter aux Terres australes et antarctiques françaises (TAAF), à Wallis-et-Futuna, à la Nouvelle-Calédonie et à la Polynésie française.
Le 2° du I habilite le Gouvernement à étendre et adapter les dispositions du code de la santé publique à Mayotte et à la Réunion.
Les habilitations prévues au I sont valables pour une période de dix-huit mois à compter de la promulgation de la loi.
Sur proposition de notre collègue député Richard Ferrand, rapporteur, l'Assemblée nationale a supprimé le 1° du II relatif à l'organisation de la sécurité sociale à Mayotte, qui était devenu sans objet du fait de l'adoption de l'article 32 de la loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015.
Aux termes du 2° du II, le Gouvernement est habilité, dans un délai de douze mois, à rapprocher le droit applicable à Mayotte et à Saint-Pierre-et-Miquelon, en matière de sécurité sociale, du droit applicable en métropole ou dans les DROM.
Un projet de loi de ratification devra être déposé devant le Parlement dans un délai de six mois à compter de la publication des ordonnances prises sur la base du présent article.
II - La position de la commission
Les régions et départements d'outre-mer (article 73 de la Constitution), les collectivités d'outre-mer (article 74) et la Nouvelle-Calédonie (article 77) sont soumis à un régime juridique particulier. La Constitution et des lois organiques définissent les conditions d'application des lois et règlements dans ces territoires.
Les départements et régions d'outre-mer (DROM) sont soumis au principe d'identité législative. Les lois et règlements y sont applicables de plein droit. Toutefois, l'article 73 de la Constitution précise que les lois et règlements peuvent faire l'objet d'adaptations afin de tenir compte des contraintes particulières de ces collectivités. Mayotte, qui a accédé au statut de département en 2011 constitue toutefois un cas particulier dans la mesure où le processus de convergence de son droit avec celui du reste du territoire n'est pas encore achevé.
A Saint-Barthélemy, à Saint-Martin et à Saint-Pierre-et-Miquelon, les lois et règlements sont applicables de plein droit, à l'exception des lois intervenant dans les domaines relevant de leurs compétences propres. Cette applicabilité de plein droit ne fait pas obstacle à des adaptations.
La Polynésie française et Wallis-et-Futuna ainsi que la Nouvelle-Calédonie sont soumis au principe de spécialité législative. Les lois et règlements n'y sont applicables que sur mention expresse et sous réserve que l'Etat soit compétent dans les matières concernées.
Les TAAF qui n'ont pas de population permanente, constituent une collectivité soumise à un régime particulier et qui est régie par le principe de spécialité législative.
Il existe des différences dans les régimes de sécurité sociale applicables dans les territoires ultramarins. Par exemple, il n'y a pas d'assurance maladie à Wallis-et-Futuna, où la santé est une compétence de l'Etat. En outre, les collectivités d'outre-mer sont soumises à des contraintes particulières et les problématiques de santé publique n'y sont pas nécessairement les mêmes qu'en métropole. C'est pourquoi le présent article prévoit l'extension là où elle est nécessaire et l'adaptation des dispositions du présent projet de loi pour leur application outre-mer.
Il prévoit également à son 2° la modification d'autres dispositions du code de la santé publique afin de tenir compte des contraintes et caractéristiques particulières de Mayotte. Il s'agit de poursuivre le processus d'extension des dispositions du code de la santé publique à Mayotte. La Réunion est également visée en raison de l'existence d'organisations communes comme l'agence de santé de l'océan indien.
Certaines des adaptations et extensions prévues nécessiteront la consultation des assemblées locales et peuvent s'avérer complexes. C'est pourquoi le délai de dix-huit mois prévu apparaît pertinent.
Le 2° du II vise, concernant Mayotte, à poursuivre le processus d'extension du code de la sécurité sociale qui n'y est pas encore totalement applicable et, concernant Saint-Pierre-et-Miquelon où ce code n'est pas applicable, à faire évoluer les textes en vigueur afin de suivre les évolutions du droit métropolitain. Ces mesures sont moins complexes, ce qui justifie un délai moins long.
Votre commission a adopté cet article sans modification.
Article 56 bis
[supprimé]
Présence de données relatives aux outre-mer
dans les statistiques nationales déclinées au niveau
local
Objet : Cet article, inséré par l'Assemblée nationale, prévoit l'inclusion de données concernant les collectivités d'outre-mer dans les statistiques publiées par le ministère de la santé.
I - Le dispositif proposé
Cet article, inséré par l'Assemblée nationale au stade de l'examen en commission à l'initiative de Mme Monique Orphé et de plusieurs de ses collègues, prévoit que toute statistique publiée par les services du ministre chargé de la santé ou par des organismes placés sous sa tutelle, et déclinée au niveau local, devra comporter des données chiffrées concernant les départements et régions d'outre-mer. Cette disposition est applicable à compter du 1 er janvier 2016.
II - La position de la commission
Cet article vise à améliorer les outils statistiques existants concernant les départements et régions d'outre-mer, objectif qui est partagé par vos rapporteurs.
Cette disposition, qui ne relève pas de la loi, pourrait toutefois s'avérer excessivement contraignante pour les services concernés, notamment lorsque des données relatives aux départements d'outre-mer sont difficiles à obtenir ou peu significatives. Au demeurant, les statistiques publiées sont déjà déclinées au niveau de chaque département d'outre-mer à chaque fois que cela est possible.
C'est pourquoi votre commission a adopté un amendement de suppression de ses rapporteurs ( amendement COM-447 ).
Votre commission a supprimé cet article.
Article 57
Habilitation
à prendre des mesures de coordination par ordonnance
Objet : Cet article autorise le Gouvernement à prendre, par ordonnance, les mesures de coordination rendues nécessaires pour l'entrée en vigueur du présent projet de loi.
I - Le dispositif proposé
Cet article habilite le Gouvernement à prendre, par ordonnance, des mesures visant à mettre en cohérence les dispositions d'autres codes ainsi que des dispositions législatives non-codifiées avec les dispositions de la présente loi, y compris en abrogeant des dispositions devenues inutiles.
Cette habilitation est valable pour une durée de douze mois, et un projet de loi de ratification doit être déposé pour chaque ordonnance dans un délai de trois mois à compter de sa publication.
II - La position de la commission
Compte tenu de l'ampleur du présent texte, dont la majeure partie des dispositions ont été introduites sous forme d'amendements, des besoins de mise en cohérence apparaîtront inévitablement. Si un certain nombre de corrections sont prévues par le projet de loi, des modifications de nature législative pourraient donc être nécessaires. Compte-tenu de la portée des mesures envisagées, le recours à l'article 38 de la Constitution apparaît justifié, et le délai de douze mois ne semble pas excessif.
Votre commission a adopté cet article sans modification.
Article 58
Ratification
d'ordonnances relatives à Mayotte
Objet : Cet article prévoit la ratification d'une ordonnance relative notamment à l'adaptation du code de la santé publique à Mayotte.
I - Le dispositif proposé
Depuis l'accession de Mayotte au statut de département d'outre-mer en 2011 et à celui de région ultrapériphérique de l'Union européenne au 1 er janvier 2014. Un processus d'adaptation progressive du droit qui y est applicable a été engagé.
Aux termes de l'article 27 de la loi n° 2012-1270 du 20 novembre 2012, le Gouvernement était habilité à modifier par ordonnance plusieurs codes dont celui de la santé publique afin, d'une part, de rapprocher les règles applicables à Mayotte de celles applicables en métropole ou dans les autres départements d'outre-mer et, d'autre part, de mettre en conformité le droit applicable à Mayotte avec le droit de l'Union européenne.
Le présent article vise à ratifier l'ordonnance n° 2013-1208 du 24 décembre 2013 relative à l'adaptation du code de la santé publique à Mayotte, prise en vertu de cette habilitation, qui comporte sept articles.
L' article 1 er étend à Mayotte l'application de l'article L. 1221-9 de ce code, lequel prévoit un arrêté ministériel majorant, dans les départements d'outre-mer, les tarifs de cession des produits sanguins labiles et les tarifs de conservation des plasmas.
Protection générale de la santé
Le titre I er du livre V de la première partie du code de la santé publique prévoit les modalités d'application et d'adaptation à Mayotte des dispositions de cette première partie, qui est relative à la protection générale de la santé. L' article 2 de l'ordonnance du 24 décembre 2013 propose une nouvelle rédaction intégrale de ce titre composé de quatre chapitres.
Le chapitre I er (art. L. 1511-1 à L. 1511-3) adapte les dispositions du livre I er « Protection des personnes en matière de santé ». Sa nouvelle rédaction tire les conséquences de la non-application à Mayotte des dispositions relatives à la couverture maladie universelle (CMU), à la couverture maladie universelle complémentaire (CMU-c) et à l'aide médicale d'Etat (AME) (art. L. 1511-1 et L. 1511-2).
Il est également précisé que le champ de compétence territoriale d'un comité consultatif de protection des personnes dans la recherche biomédicale 153 ( * ) peut être étendu à Mayotte (art. L. 1511-3). L'ensemble des autres dispositions du livre I er sont unifiées, notamment celles relatives aux différents régimes d'indemnisation des conséquences des risques sanitaires.
Le chapitre II ne contient plus aucune disposition législative. Le livre II « Don et utilisation des éléments et produits du corps humain » est donc pleinement applicable à Mayotte.
Le chapitre III (art. 1513-1) prévoit les adaptations des dispositions du livre III « Protection de la santé et environnement ». Son article L. 1513-1 opère des adaptations de références à l'article L. 1333-11 pour tenir compte de l'existence d'un code du travail spécifique à Mayotte. Les autres dispositions dérogatoires au livre III sont supprimées.
Le chapitre IV, relatif à l'administration générale de la santé, contient un article L. 1514-1 qui précise que les attributions du département, de la région, du préfet ou de leurs services sont exercées à Mayotte par les autorités compétentes pour ce territoire afin de tenir compte des spécificités de l'organisation de ce territoire.
Santé reproductive, droit de la femme et protection de la santé de l'enfant
L' article 3 abroge tous les chapitres du titre I er du livre IV de la deuxième partie du code de la santé publique, relative à la santé reproductive, aux droits de la femme et à la protection de la santé de l'enfant. L'ensemble des dispositions de cette partie, et notamment celles relatives à l'organisation du service départemental de protection maternelle et infantile et à l'interruption volontaire de grossesse, sont donc applicables à Mayotte sans adaptation.
Lutte contre les maladies et dépendances
Le titre I er du livre VIII de la troisième partie du code de la santé publique prévoit les modalités d'application à Mayotte des dispositions de cette partie, qui est relative à la lutte contre les maladies et dépendances. Ce titre est composé de quatre chapitres, numérotés I, III, IV et IX. L' article 4 de l'ordonnance modifie les chapitres I er , IV et IX.
Le chapitre I er , relatif à la lutte contre les épidémies et certaines maladies transmissibles, tire les conséquences de la non-application de l'aide médicale d'Etat à Mayotte. Les autres spécificités du cadre législatif de la vaccination sont supprimées. Les dispositions spécifiques à Mayotte relatives à la lutte contre le développement des maladies transmises par l'insecte sont quant à elles reprises.
Les anciens chapitre V et VI sont remplacés par un chapitre IV « Lutte contre la toxicomanie », dont l'article L. 3814-1 supprime la mention de dispositions du code de la sécurité et sociale et du code rural et de la pêche maritime, qui ne sont pas applicables à Mayotte. Il résulte de la suppression du chapitre VI que l'ensemble des dispositions législatives relatives à la lutte contre le tabagisme sont unifiées.
Enfin, le chapitre IX « Dispositions générales » est complété par un article L. 3819-23 qui opère des substitutions de références.
Produits de santé
L' article 5 est relatif aux adaptations à Mayotte des dispositions de la cinquième partie du code de la santé publique, relatives aux produits de santé. Le titre I er du livre V de cette partie comportait quatre chapitres, relatifs respectivement aux produits pharmaceutiques, aux dispositifs médicaux, à l'Agence française de sécurité sanitaire et des produits de santé et aux dispositions pénales. L' article 5 de l'ordonnance du 24 décembre 2013 abroge les chapitres II, III et IV, ainsi que plusieurs articles du chapitre I qui devient chapitre unique. La possibilité pour le préfet de fixer un prix maximum pour les médicaments et produits destinés aux pharmaciens, est maintenue, de même que l'extension des compétences de l'inspection de la pharmacie de La Réunion à Mayotte. Ces modifications ont pour objet de poursuivre le rapprochement de la législation applicable à Mayotte de celle applicable en métropole et de mettre le droit applicable à Mayotte en conformité avec le droit de l'Union européenne, notamment en ce qui concerne le régime des médicaments vétérinaires et celui des dispositifs médicaux in vitro .
L' article 6 abroge le IV de l'article L. 542-2 du code de l'action sociale et des familles, par souci de cohérence avec l'abrogation de l'article L. 2411-1 du code de la santé publique (article 3 de l'ordonnance).
L' article 7 fixe l'entrée en vigueur de l'ordonnance au 1 er janvier 2014, date à laquelle le droit de l'Union européenne est devenu applicable à Mayotte.
II - La position de la commission
L'ordonnance du 24 décembre 2013 s'inscrit dans le processus de convergence du droit applicable à Mayotte avec le droit applicable en métropole et avec le droit de l'Union européenne.
Les comités consultatifs de protection des personnes
dans la recherche biomédicale ayant été remplacés
par des comités de protection des personnes (CPP) par la loi
n° 2004-806 du 9 août 2004 relative à la politique de
santé publique, votre commission a réalisé une
coordination juridique modifiant l'article L. 1511-3 du code de la
santé publique
(
amendement COM-448
).
Votre commission a adopté cet article ainsi modifié.
EXAMEN EN COMMISSION
_______
AUDITION DE LA MINISTRE
Réunie le mercredi 8 juillet 2015, sous la présidence de M. Alain Milon, président, la commission procède à l'audition de Mme Marisol Touraine, ministre des affaires sociales, de la santé et des droits des femmes.
M. Alain Milon, président . - Nous avions convenu de cette réunion de travail depuis longtemps, nous l'avons maintenue bien que le débat sur la Grèce mobilise de nombreux collègues, parce que les rapporteurs préparent depuis longtemps le rapport qu'ils nous présenteront le 22 juillet et que le Gouvernement souhaite une discussion à la rentrée, sans doute le 8 ou le 15 septembre.
Mme Marisol Touraine, ministre . - Le calendrier ne fait pas bien les choses, mais je comprends que la situation grecque préoccupe les sénateurs. Loin de prendre cela comme un désintérêt pour la santé de nos concitoyens, je ne doute pas que les absents sauront s'exprimer le moment venu.
L'Assemblée nationale a adopté mi-avril le texte dont vous entamez l'examen. Ce projet est nécessaire, monsieur le président : le temps de son examen en séance doit venir -j'aurais souhaité qu'il vienne plus vite. Nous disons souvent que l'examen des textes s'étale trop dans la durée, mais il est aussi nécessaire de conclure un processus engagé il y a longtemps par une concertation sur la stratégie nationale de santé, lancée en 2013 ; plus de 200 réunions ont mobilisé des élus, des professionnels de santé et des représentants des patients. Une urgence a été exprimée lors de cette concertation. Celle des Français ayant des difficultés pour accéder aux soins ; celle des professionnels de santé qui ont besoin de cadres nouveaux pour développer une médecine de parcours ; celle de notre système de santé qui doit être modernisé pour rester performant et accessible à tous.
Ce projet de loi est le fruit d'un long travail, d'une forte concertation. Son objectif est de donner la possibilité à notre système de santé de répondre aux défis qu'il affronte, tels que le creusement des inégalités et le développement des maladies chroniques accompagnant le vieillissement de la population. Il a été largement façonné au sortir de la Seconde Guerre mondiale. Notre société a changé, comme le quotidien de nos concitoyens et leurs besoins. L'exercice des professionnels de santé a évolué. Ce constat est largement partagé, des changements sont nécessaires.
Premier axe du projet, la prévention doit être au coeur de notre action. Beaucoup de maladies pourraient être évitées. L'idée, simple, est de donner à nos concitoyens les moyens d'accéder à plus d'informations afin d'adopter des comportements favorisant une bonne santé. Il ne s'agit pas d'établir des normes d'en haut mais de leur offrir des outils par des mesures concrètes, nombreuses, et de faire une grande place à la jeunesse.
L'éducation à la santé se fera de la maternelle au lycée. Le projet de loi crée de nouvelles armes contre le tabagisme. Je veux faire de la génération qui naît aujourd'hui la première de non-fumeurs ; le paquet neutre, l'interdiction du fumer en voiture en présence des enfants ont pour but de casser l'attrait du tabac. Le projet de loi lutte aussi contre l'alcoolisation massive en créant un délit d'incitation à la consommation excessive d'alcool. Il favorise le dépistage des infections sexuellement transmissibles. Il lutte contre l'obésité par la mise en place d'un étiquetage clair et lisible. Des salles de consommation à moindre risque accompagneront les toxicomanes les plus marginalisés tout en protégeant les riverains.
Deuxième axe, le développement de la médecine de proximité articulée autour du médecin traitant. Les élus que nous sommes connaissent les difficultés des Français à trouver à proximité le bon interlocuteur dans un délai raisonnable, à se soigner quand on ne peut avancer les frais, à s'orienter dans un système complexe. Les barrières sont géographiques, financières, administratives. Beaucoup renoncent à des soins à cause des frais. La généralisation du tiers payant est une mesure de progrès. Elle renforce la place du médecin généraliste. Contrairement à ce qu'on a pu lire, le tiers payant n'est autorisé pour les patients en affection de longue durée (ALD) ni par la loi, ni par convention de l'assurance maladie.
La mise en place de la lettre de liaison, transmise par l'hôpital au médecin traitant le jour-même de la sortie du patient, améliorera la coordination de la prise en charge. Beaucoup de médecins de ville déplorent l'auto-centrisme de l'hôpital. La création d'un numéro d'appel unique pour joindre un médecin de garde simplifie l'accès au bon interlocuteur. Le but est que les patients ne se rendent pas aux urgences lorsque les cabinets médicaux sont fermés. Avec ce projet de loi, on passe d'une organisation hospitalo-centrée à une organisation dont le centre de gravité est le médecin généraliste.
Troisième axe, le renforcement des droits des patients. La loi Kouchner de 2002 a constitué une avancée considérable en matière de démocratie sanitaire. Nous reconnaissons aux patients de nouveaux droits individuels et collectifs. Le rôle des associations d'usagers est renforcé. Des patients seront représentés dans les organes de gouvernance de toutes les agences sanitaires nationales. Ils pourront faire valoir leurs droits collectivement par l'action de groupe en santé. Le droit à l'oubli mettra fin aux discriminations insupportables dont sont victimes d'anciens malades pour obtenir des assurances ou des prêts bancaires.
La France rejoint le mouvement de l'open data. La quantité et la qualité des données collectées par les hôpitaux et l'assurance maladie doivent être valorisées par les chercheurs, les professionnels et les entrepreneurs de start-up. Leur utilisation fera progresser nos connaissances dans le strict respect de la vie privée
L'examen par l'Assemblée nationale a répondu à certaines inquiétudes et enrichi le texte. Faire bouger les lignes entraîne nécessairement des interrogations. J'y ai répondu en réaffirmant que le projet de loi ne remettait pas en cause les principes fondamentaux de la médecine française, dont la libre installation et le libre choix du patient. J'ai clarifié certaines dispositions auprès des médecins libéraux.
Le texte identifie plus clairement le médecin généraliste comme pivot du parcours de soin. Il apporte toutes les garanties de fiabilité nécessaires à la mise en place du tiers-payant, un système simple. Le médecin sera payé en sept jours par un flux unique organisé sous le contrôle de l'assurance maladie.
L'Assemblée nationale a aussi ouvert de nouvelles voies, comme la santé environnementale, sur laquelle nous avions d'ailleurs travaillé avec Aline Archimbaud. Nous connaissons les effets de l'environnement, qu'il s'agisse de la pollution de l'air ou des perturbateurs endocriniens. Des mesures fortes telles que l'information du public sur la pollution de l'air et l'expression claire des conséquences sanitaires ont été ajoutées. Un article relatif à la lutte contre le radon, un des polluants de l'air intérieur les plus nocifs, a été adopté. Le concept d'exposome, qui prend en compte l'ensemble des risques, a été introduit. Enfin, le bisphénol A, dont nous connaissons les effets sanitaires, sera interdit dans les jouets.
L'ambition de ce projet est de reconnaître les nouveaux besoins de santé pour y répondre par des mesures concrètes. Les défis sont nombreux, les attentes fortes. Il s'agit de mieux prévenir, de mieux accompagner et de respecter le droit des patients.
M. Jean-François Longeot, rapporteur pour avis de la commission de l'aménagement du territoire . - La commission de l'aménagement du territoire et du développement durable a été saisie de seize articles sur la santé et l'environnement, pour l'essentiel ajoutés par les députés, et d'un article relatif à la lutte contre les déserts médicaux. Prendre en compte l'impact environnemental sur la santé suppose un changement de modèle, notre système actuel reposant sur le curatif alors que ces problèmes requièrent une prise en compte préventive. Le texte était relativement faible sur ce volet, que les députés ont enrichi. Le Gouvernement compte-t-il apporter des éléments, sur les cabines UV, l'amiante ou la pollution de l'air par exemple ? En matière d'aménagement médical du territoire, quel bilan tirer du pacte territoire santé depuis son lancement en décembre 2012 ? Quels résultats pour quels moyens ? Suffira-t-il à résoudre le problème des déserts médicaux ? Quel est le but de l'article 12 ter ?
Mme Catherine Deroche, rapporteure . - Comment le passage de l'Institut des données de santé (IDS) à l'Institut national des données de santé (INDS) s'effectue-t-il ? Quelques inquiétudes ont en effet été exprimées sur les autorisations ponctuelles d'usage des données de santé détenues par la Cnam, lors de cette période transitoire.
Les actions de groupe, jusqu'ici difficiles à mettre en place, ressemblent à un copier-coller de ce qui a été décidé en matière de consommation. Quelle a été la collaboration entre le ministère et la chancellerie ?
Mme Élisabeth Doineau, rapporteure . - Nous menons des auditions depuis plusieurs semaines et le défrichage est difficile. La santé est ce qu'on a de plus précieux. Ce projet de loi est nécessaire et attendu. J'émets néanmoins quelques doutes sur sa temporalité.
Alors que vous travailliez déjà depuis quelque temps sur la stratégie nationale de santé, vous lancerez une conférence nationale dans quelques mois. Celle-ci n'aurait-elle pas dû précéder le texte ? Certains ont déploré une absence de concertation, ou une absence de prise en compte de leurs priorités.
Les Français attendent qu'on réponde à l'objet contemporain : qualité des services de soins et organisation des soins alors qu'existent des déserts médicaux du premier et du second recours. Quels sont les éléments essentiels répondant à l'attente d'une présence médicale et comment donner une impulsion supplémentaire à l'innovation et à la recherche ?
La loi « Hôpital, patients, santé, territoires » (HPST) avait proposé la création des pôles de santé. Plusieurs ont été organisés en Mayenne. On évoque maintenant des communautés professionnelles territoriales de santé. Les citoyens et les professionnels de santé risquent de se perdre. Seront-elles facultatives ? On n'a pas laissé assez de temps aux meilleurs modèles pour essaimer.
Mme Isabelle Debré . - A-t-on réalisé une étude d'impact sur la généralisation du tiers payant ? J'ai très peur qu'elle ne déresponsabilise les patients. On constate déjà que des bénéficiaires de la CMU manquent des rendez-vous. Ils s'en moquent puisqu'ils ne paient pas.
J'ai cru comprendre qu'on ne donnerait plus son accord pour le don d'organe. Pourquoi ? Un don implique un consentement. Ne pourrait-on pas l'inscrire sur la carte Vitale, de même que les directives anticipées ?
Mme Marisol Touraine, ministre. - L'insertion de dispositions sur la santé et l'environnement nécessite un changement de paradigme qui provoque des débats. Tout le monde est d'accord pour favoriser la prévention mais les oppositions se lèvent et les lobbys s'expriment lorsque nous introduisons des mesures concrètes. L'article 1 er du projet de loi définit ce qu'est une politique de santé en introduisant la prévention comme l'un des socles de notre politique. Nous rompons avec la tradition d'accumulation de plans de santé publique. La loi de 2004 en comptait cent : faute de priorité, il n'y avait pas structuration autour d'actions fortes. Nous pouvons bien sûr introduire d'autres éléments. Des éléments ambitieux ont déjà été engagés sur l'amiante. Le texte interdit aussi la vente de cabines UV aux particuliers, qui peuvent les utiliser sans précautions suffisantes. Est-on capable d'aller au-delà ? Je n'en suis pas certaine.
Nous avons la volonté de mettre en oeuvre, au-delà de la loi, le Plan national santé environnement 3. La difficulté réside dans le fait qu'on nous dit que les mesures n'existent pas quand elles ne figurent pas dans la loi, et qu'elles ne sont pas de nature législative lorsqu'on les y met. Il s'agit de marquer des orientations sans tout inscrire dans la loi.
Des progrès significatifs ont été réalisés contre les déserts médicaux depuis 2012. Il y a quelques années, nos concitoyens, les élus, ne concevaient pas la remise en cause du modèle consistant à avoir un médecin dans chaque commune, ce qui ne correspond plus aux attentes des professionnels. Ceux-ci ne s'installeront pas si la seule réponse que nous leur apportons est celle d'un travail isolé dans de petits villages.
Le pacte territoire santé fait le pari de l'incitation et de l'attractivité renforcée grâce à des mesures concrètes : les maisons de santé pluriprofessionnelles, qui étaient 150 en 2012 et seront 800 à la fin de l'année ; le renforcement du contrat d'engagement de service public, une bourse d'études de 1 200 euros par mois en échange d'une installation dans un secteur sous-doté, pour 1 300 étudiants en médecine et en odontologie, soit déjà l'objectif pour 2016, et pour 1 500 étudiants en 2017 ; l'installation, dès la fin de l'année 2012, du dispositif des praticiens territoriaux de médecine générale, ces contrats spécifiques pour des jeunes s'installant dans des zones sous-dotées. Les 400 postes ouverts sont presque tous pourvus. Nous y ajoutons 200 postes pour des généralistes ou des spécialistes, soit 600 postes. Le Doubs a vu s'installer huit praticiens territoriaux de médecine générale et il y a aujourd'hui treize maisons de santé pluriprofessionnelles, contre deux en 2012. Les progrès sont là.
Deuxième réponse au besoin de présence médicale, l'organisation de la médecine libérale. Il faut une organisation mieux identifiée, d'où le numéro de téléphone unique et les pratiques médicales avancées, c'est-à-dire une coopération entre les médecins et les autres professionnels de santé. Ainsi, les ophtalmologistes ont décidé de travailler autrement pour pratiquer des bilans oculaires à distance ou les confier à d'autres professionnels. L'expérimentation dans les Pays-de-Loire a réduit les délais d'attente de six mois à quinze jours.
Avec les communautés professionnelles territoriales de santé, des réponses coordonnées existent partout. La forme de la réponse peut varier. Le pôle que vous évoquez, madame Doineau, peut être une maison ou un réseau, pourvu qu'il réponde aux attentes de la population. Le projet exige des réponses, à l'initiative des professionnels, et les ARS s'assurent qu'elles existent. Il ne s'agit nullement de mettre fin à vos initiatives.
Le pacte territoire-santé suffit-il, monsieur Longeot ? Il a donné une impulsion très forte. L'article 12 ter marque la volonté d'en faire un enjeu national, avec un pilotage national et la définition d'orientations nationales. Ce pacte sera complété par de nouvelles mesures. Nous constatons ce qui marche. C'est le cas des bourses ou des praticiens territoriaux.
La transition de l'IDS à l'INDS se fera après le vote de la loi. La règlementation actuelle demeure en vigueur durant la période transitoire.
Le travail sur l'action de groupe a été mené en lien étroit avec la chancellerie. La décision a été prise en même temps au moment de l'introduction de l'action de groupe dans le secteur de la consommation. Nous avons décidé qu'il ne fallait pas un seul dispositif mais des solutions spécifiques pour l'environnement et la santé, qui n'est pas un bien comme les autres.
Madame Doineau, vous évoquez le manque de concertation. Je suis prête à entendre beaucoup de choses. Une grande concertation, menée pendant un an, a donné ce texte. Les professionnels ne l'ayant pas jugée assez approfondie lors de la rédaction de celui-ci, nous avons organisé entre janvier et mars des groupes de travail sur le tiers payant ; les communautés professionnelles - nous avons totalement réécrit le projet de loi et les professionnels disent qu'il convient très largement - ; les pratiques avancées - nous avons retiré la possibilité pour les pharmaciens de vacciner, ce qui était le plus controversé, même si tout le monde convient que certains actes doivent être portés par d'autres professionnels que les médecins, comme les sages-femmes - ; le service public hospitalier, et des garanties ont été inscrites sur l'absence de conséquence sur les autorisations en matériel de l'appartenance au service public hospitalier. En revanche, celle-ci représente une obligation et des devoirs, une spécificité à reconnaître.
Nous préparons une grande conférence de la santé parce que des inquiétudes ont été exprimées. Elle n'a pas pour objectif de modifier les dispositions de la loi mais d'en tirer des conclusions pour l'avenir, notamment en matière de formation des professionnels. La formation doit être adaptée à l'essor de la coopération entre les professionnels, ce à quoi elle ne forme pas actuellement, de même qu'elle ne prépare pas autant à l'exercice libéral qu'à l'hospitalier. Il n'y a pas de superposition, mais une déclinaison, dans le temps, cohérente.
De nombreuses dispositions en faveur de la recherche sont prévues, telles qu'un nouvel encadrement des essais cliniques, la facilité donnée aux essais thérapeutiques innovants, le contrat unique dans le cadre de la mise en oeuvre des essais cliniques dans les hôpitaux. Je serai attentive à vos propositions renforçant la recherche.
Madame Debré, le tiers payant existe dans beaucoup de pays développés, et jamais on n'y a constaté une déresponsabilisation. Il est exact que des patients bénéficiaires de la CMU ne se rendent pas à leurs rendez-vous. C'est aussi le cas de patients sans CMU. Cela s'appelle de la mauvaise éducation et celle-ci n'est manifestement pas liée au niveau de revenus. Les médecins déplorent le comportement des patients, quels qu'ils soient. Certains s'organisent différemment en pratiquant le surbooking ou en s'inscrivant sur des sites pour recevoir des personnes ayant besoin d'un médecin d'urgence pendant ces créneaux imprévus.
Depuis la loi Caillavet de 1976 sur le don d'organe, le consentement est présumé. Je ne renverse aucune logique. On part du principe que la personne est donneuse, tout en discutant avec la famille. La rédaction gouvernementale inscrit noir sur blanc la nécessité de discuter avec les familles, ce qui n'était pas le cas jusqu'à présent. Le besoin de concilier le manque de donneurs et la nécessité de ne pas brutaliser la famille à un moment difficile a poussé au lancement d'un grand débat pour savoir d'ici le 1 er janvier 2017 sous quelle forme exprimer le refus ; un décret interviendra ensuite. Les personnes qui ne veulent pas donner leurs organes doivent le faire savoir. Le registre existant est insuffisamment connu. La question de la carte Vitale sera soulevée, avec ses difficultés : comment mélanger les informations confidentielles et les autres, sur une carte où sont inscrits des ayants-droit ?
M. Alain Milon, président . - J'ai écouté avec attention vos réponses. On peut être d'accord avec certaines, pas avec d'autres ; nous en discuterons en séance. En revanche, je ne suis pas d'accord avec vous lorsque vous dites que les déserts médicaux ne disparaissent que depuis 2012. Les maisons de santé ont été créées par la loi HPST en 2009, comme les bourses.
Les contrats de zones sous-dotées ont été créés par des départements avant 2009, et dès 2005 en Allier, département de Gérard Dériot. Vous avez donné une impulsion forte aux praticiens territoriaux de santé dans le cadre d'un allègement de charges mis en place dès la loi HPST. On a toujours des prédécesseurs, qui ont essayé de faire au mieux. Tous les gouvernements ont des qualités et des défauts.
Mme Catherine Génisson . - Certains gouvernements ont plus de qualités et tant mieux si les bonnes mesures font effet dans le temps.
Oui, madame la ministre, ce texte est nécessaire et presque obligatoire. Nous l'attendions depuis longtemps et sommes solidaires de son architecture. Jamais un texte n'a attaché autant d'importance à la prévention. Vous n'avez pas évoqué le sujet de l'hospitalisation, et en particulier les groupements hospitaliers de territoire. Donnez-nous votre appréciation quant à leur articulation avec les communautés professionnelles territoriales de santé, et plus largement, sur le lien entre le monde hospitalier et libéral.
Il existe une différence d'appréciation entre les groupes politiques sur le tiers payant, même si nous sommes obligés de relayer l'inquiétude des médecins qui ont peur de perdre du temps de relation médicale pour du temps administratif.
Nous nous félicitons du traitement de la psychiatrie dans le projet de loi. Vous avez très largement explicité les outils pratiques mis en place, ainsi que la coordination entre l'examen du projet de loi et les rencontres avec les professionnels de santé à partir du mois de janvier. Quelles sont vos relations avec la ministre de l'enseignement supérieur ? La formation des étudiants ne fait pas suffisamment de place à l'enseignement de la médecine générale. Des stages de médecine générale font aimer cette discipline aux étudiants.
Pourquoi ne pas adopter un numéro unique pour assurer une permanence des soins ? Dans le Nord-Pas-de-Calais, nous nous appuyons beaucoup sur des référentiels pour coordonner la réponse apportée au citoyen. Les groupements hospitaliers de territoire peuvent y contribuer.
Bien connaitre le système de santé par l'open data est important. Au-delà de l'interrogation de Mme Deroche, comment facilitez-vous l'accès aux données ? La place des communautés d'experts, que vous renforcez, ne pourrait-elle pas rester consultative ?
Je soutiens vos mesures phares de démocratie sanitaire comme l'action de groupe et le droit à l'oubli, quand bien même nous aurons un débat sur ces sujets en séance publique.
M. Georges Labazée . - J'ai rédigé un rapport sur la vaccination, et nous avons lu votre position dans Le Monde. Nous nous sommes souvent interrogés sur l'avancée des recherches sur l'impact des adjuvants à base d'aluminium, et aussi sur la maladie de Lyme. Que pensez-vous de la recrudescence de la variole tant chez les militaires français en opérations extérieures que dans notre pays où le danger n'est pas écarté ?
Vous êtes très favorable aux communautés professionnelles territoriales de santé. Comment aider davantage les médecins à disposer d'une aide administrative ou d'un secrétariat pour assurer une meilleure permanence des soins ? Vous avez évoqué durant le congrès de la Mutualité en novembre 2012 les frais de gestion des complémentaires santé, dont l'obligation de publication a été reportée d'un an. Qu'en est-il?
Quel est, compte tenu de la démographie médicale, votre avis sur l'attractivité du secteur libéral auprès des jeunes médecins - notamment des ophtalmologues après douze années d'études ?
M. Yves Daudigny . - J'approuve l'intervention de Mme Génisson et salue, madame la ministre, votre ténacité, votre engagement et votre force de conviction. Votre projet ambitieux lutte contre les inégalités de santé, qu'elles soient sociales ou territoriales. C'est la première fois que la place de la prévention est affirmée avec autant de force et qu'un volet si diversifié de mesures est proposé.
Le tabac représente 73 000 décès en France ; un Français sur trois et 40 % des jeunes de 17 ans fument. Ce fardeau de santé publique a un coût de 47 milliards d'euros. Si nous devons prendre à bras le corps la lutte contre le tabagisme, quel intérêt avons-nous à anticiper l'application de la directive européenne, qui placera sur le même plan les buralistes français et les points de vente de tabac de Belgique, du Luxembourg, d'Andorre ? Comment renforcer la lutte contre le commerce illicite de cigarettes, que ce soit la contrebande, la contrefaçon, la fabrication illégale de cigarettes - en dehors des big four - et la distribution par des circuits parallèles ? Les achats transfrontaliers représentent au minimum 15 % des achats de tabac français, chiffre s'élevant à 20 à 25 % avec le commerce illicite, soit un manque à gagner fiscal et un risque de mise sur le marché de produits dangereux. Il conviendrait de renforcer le nombre de contrôles. Enfin, quand soumettrez-vous au Parlement le protocole de l'OMS adopté en 2012 ? Nous vous appuierons alors de toute notre force.
Je ne défends pas le lobby des fabricants de tabac mais les buralistes français en grande difficulté, notamment à proximité de la frontière belge et luxembourgeoise.
M. Michel Forissier . - Je souscris totalement à votre proposition de commencer la prévention dès la maternelle : à Meyzieu, nous agissons depuis douze ans contre l'obésité : les résultats sont là, cet exemple pourrait servir ailleurs. Nous avons également instauré des ateliers santé pour prévenir les conduites addictives, qui touchent tous les milieux, mais pas pour les mêmes motifs. Ceux qui sont déjà exclus de tout le sont aussi du système de santé, et nous pouvons les toucher par l'intermédiaire de la politique de la ville, au travers une toile efficace qui ne doit pas concerner que le tissu médical, mais tous les niveaux de collectivités responsables d'établissements scolaires. Or cette toile est absente de la loi NOTRe et est perdue dans le système éducatif. Ayons des moyens à la hauteur de nos ambitions ! Pour lutter contre l'obésité, nous devons interpeller les industriels de l'agroalimentaire -qui en sont responsables- et tous les autres lobbys.
En tant qu'élu local, au regard de ce que j'ai réalisé, je suis au bord de l'implosion lorsqu'un homme politique se vante à la télévision de fumer du cannabis. Ce n'est pas parce que l'alcool et le tabac sont en vente libre qu'il faut, au nom de la liberté, oublier de raison garder !
Comment organiserez-vous cette prévention ? Dans le département du Rhône, les mesures que nous avons instaurées pour prévenir les cancers du colon ou du sein ont produit, vingt ans après, des résultats positifs. En tant qu'élu de la métropole de Lyon, je vois que la concentration urbaine rend plus difficile la couverture médicale des zones rurales.
Mme Catherine Procaccia . - Je ne fume pas mais je m'étonne qu'on interdise aux adultes de fumer en voiture en présence d'un enfant alors que celui-ci passe moins de temps dans un véhicule que dans son appartement. Pourquoi alors ne pas interdire de fumer à domicile devant des enfants ?
Les médecins de mon département ont rarement une secrétaire ; certains ont l'intention de se déconventionner si le tiers-payant leur était imposé : ils auraient des patients moins nombreux mais prêts à payer davantage, ce qui rendrait difficile l'accès à certains spécialistes. Enfin, comment éviter les ruptures de droits en cas de changements de régime de sécurité sociale ?
Mme Agnès Canayer . - Comment faire oeuvre de prévention auprès de personnes très défavorisées ? Il ne suffit pas d'augmenter le nombre de médecins, encore faut-il accompagner ces personnes dans leur parcours de soins ou leurs traitements. Il y a de moins en moins de médecins dans les écoles, de quelle manière y remédier ?
M. Jean-Marie Vanlerenberghe . - Je vous félicite de mettre en avant la prévention, ce que nous attendions depuis longtemps. La Caisse nationale d'assurance maladie consacre actuellement 300 millions d'euros aux actions de prévention pilotées par la sécurité sociale. Compte tenu de vos ambitions, envisagez-vous d'augmenter ces moyens, ou d'adopter d'autres mesures ?
J'approuve la politique que vous envisagez sur le tabac, l'amiante - j'ai présidé une commission d'enquête sur ce sujet -, le bisphénol A ou les ultraviolets... Nous sommes tous favorables à des mesures contraignantes dans ces domaines. Cependant, la France a tendance à aller plus loin que l'Union européenne. N'est-ce pas prendre le risque de pénaliser notre économie ?
Comment expliquer que les lettres de liaison entre l'hôpital et le médecin traitant, pourtant obligatoires, ne soient établies que dans la moitié des cas ? Je vous félicite de rappeler cette obligation ainsi que d'inciter à la dématérialisation de ces lettres. Prévoyez-vous des sanctions si elles ne sont pas réalisées dans un délai raisonnable - en théorie dès la sortie du patient ?
L'article 15 crée un numéro national de permanence des soins. Pourquoi pas le numéro 16 ? Vous proposez de le coordonner avec une plate-forme d'appel, mais il faudrait également inscrire dans la loi la coordination avec les maisons médicales de garde.
Les groupements hospitaliers de territoire (GHT) sont une excellente chose, mais quelle place donnez-vous aux élus, qui ont un rôle éminent à jouer dans l'organisation des territoires, en particulier sur le volet sanitaire ?
M. Daniel Chasseing . - J'abonde dans le sens de mes collègues sur le sujet du tabac. Beaucoup de confrères médecins appliquent le tiers payant depuis cinq ans. Laisser le tiers payant à la demande des patients aurait réglé la question. Il est important que les élus soient présents dans les GHT, notamment lorsque les maisons de santé verront partir un médecin. Les praticiens de second recours ou les cliniques devraient y être représentées.
Il faut poursuivre, au sein du pacte territoire santé, la distribution de bourses, et augmenter le numerus clausus, en échange d'une obligation, pour certains étudiants, de travailler à la campagne durant dix ans.
M. Alain Milon, président . - M. Reichardt souhaitait poser la même question que Mme Deroche sur les actions de groupe.
Mme Marisol Touraine, ministre. - Nous avons tous des prédécesseurs. La majorité précédente ayant porté le projet des ARS, je m'étonne d'entendre ceux qui l'ont voté les contester... Je n'ai jamais dit qu'aucune mesure n'avait été prise avant le pacte territoire santé : j'avais institué dans mon département des bourses pour les praticiens territoriaux. Les maisons de santé, pensées comme devant être portées par les élus, n'ont fonctionné que lorsqu'elles ont été créées à l'initiative des professionnels de santé, mais l'essentiel du Pacte territoire-santé ne tient pas à une telle mesure, qui ne résorbe pas le problème de la désertification médicale. La nouveauté, c'est un ensemble de mesures volontaristes et coordonnées, avec un pilotage et une évaluation nationale : maisons de santé, bourses... La loi inscrit la lutte contre la désertification médicale comme une priorité d'envergure nationale. Souvent les élus veulent fermer des hôpitaux de proximité par mesure d'économie, mais je veux maintenir des établissements - certes pas à n'importe quelles conditions - pour éviter que le choix se résume aux médecins libéraux.
Mme Génisson évoquait les GHT, mesure structurante pour réorganiser notre système public de santé afin que les hôpitaux, centrés sur eux-mêmes, adoptent une organisation davantage coordonnée et territorialisée de manière à pallier les déserts médicaux. Les inquiétudes des professionnels ont été progressivement levées par la mission Martineau-Hubert. Les CHU ont la responsabilité de former les médecins et de garantir un exercice partagé de la médecine ; à nous de nous concerter pour organiser le travail, notamment en mutualisant les fonctions supports. Il n'est pas normal que différents systèmes d'information coexistent sur un même territoire. Comment, au XXI e siècle, assurer une prise en charge optimale sans un même système informatique ? Des remarques similaires valent pour la blanchisserie... Les GHT s'inscrivent dans ce projet médical. La loi prévoit que les communautés territoriales d'élus évaluent la politique du groupement et formulent des propositions - un droit de suite a bien été prévu.
J'entends les inquiétudes des médecins sur le tiers payant généralisé, qui est un droit pour les patients - celui qui ne souhaite pas en bénéficier peut s'en dispenser. Cette généralisation s'effectuera assez vite parce que le système est techniquement simple. Voyez les pharmacies : elles ne souhaitent plus gérer de paiement en espèces. Le système qui sera généralisé n'extrapolera pas l'actuel, ce sera un nouveau système, intégrant le flux du paiement tant de l'assurance maladie de base que de la complémentaire santé. Madame la rapporteure, les complémentaires santé et l'assurance maladie me proposeront un système simple avant le 31 octobre, ce n'est pas si tardif !
Mme Catherine Procaccia . - Pour l'examen du PLFSS au Sénat !
Mme Marisol Touraine, ministre. - Je ne crois pas aux déconventionnements, qui affecteront peut-être quelques médecins, dans certains territoires, mais les patients n'accepteront pas de ne jamais être remboursés par la sécurité sociale. Cette solvabilisation collective extrêmement large est la force du système français, attractif pour tous les acteurs professionnels, dont ceux de l'industrie du médicament.
Nous favoriserons les stages en médecine générale et ambulatoire. Presque tous les étudiants de deuxième cycle bénéficient d'un stage en médecine ambulatoire, et nous devons faire reconnaître l'enseignement en milieu ambulatoire. Les maisons pluriprofessionnelles de santé pourront être labellisées universitaires. Je doublerai le nombre de chefs de clinique de médecine générale pour atteindre le chiffre de 80 en deux ans, avec des financements de l'assurance maladie.
Sur les données de santé, les acteurs ont été associés à l'élaboration de l'article 47, avec une réunion chaque semaine durant huit mois. Leur indépendance sera garantie par rapport au futur INDS même s'ils lui sont rattachés pour des raisons administratives.
Mon engagement fort en faveur de la vaccination ne doit pas occulter les inquiétudes en matière de santé. Nous attendons pour 2017 les résultats des études menées en totale transparence par l'Inserm et financées par l'agence nationale de sécurité du médicament. Mme Sandrine Hurel, à laquelle j'ai confié une mission sur la vaccination, rendra ses préconisations au début de l'automne, avant un grand débat national avec les professionnels de santé. Le ministère doit indiquer les grandes orientations avec fermeté, ce dont ont besoin les professionnels et les chercheurs. Demain, je visiterai avec mon homologue mexicaine les laboratoires de Sanofi-Pasteur à Lyon, qui élaborent un vaccin contre la dengue, maladie contaminant des millions de personnes dans le monde. Au Mexique, on ne se pose pas la question de la vaccination, contrairement à notre pays où certaines maladies ont quasiment disparu. Mais comment expliquer des épidémies de rougeole, des décès même, ou encore la réapparition de la tuberculose ? L'enjeu est important. Le Haut conseil de la santé publique, saisi sur la maladie de Lyme, a publié ses recommandations, et des travaux ont été engagés sur la fiabilité des tests biologiques.
J'ai pris une mesure pour généraliser la rémunération, à titre expérimental, de 250 équipes médicales, avant d'atteindre mille équipes d'ici 2017, et davantage si nécessaire. Les financements ne sont pas négligeables : quarante à cinquante mille euros, selon la taille de la maison médicale, ce qui permet de payer un secrétariat.
L'attractivité de la médecine libérale est un sujet essentiel pour certains spécialistes comme les ophtalmologues dont les délais d'attente sont importants dans certaines régions, dont la mienne. L'IGAS, que j'ai saisie, rendra son rapport sur ce thème durant l'été.
Est-il nécessaire d'aller plus loin que la directive européenne sur le tabac ? Celle-ci fixe un cap, ouvre des possibilités et mentionne le paquet neutre - explicitement encouragé par l'OMS. Je suis régulièrement interrogée par des collègues européens souhaitant mettre en oeuvre le paquet neutre. Après le Royaume-Uni et l'Irlande, la France est le troisième pays à le décider. D'autres pays y réfléchissent, comme la Norvège, la Suède, les Pays-Bas et le Luxembourg - qui attend la fin de sa présidence de l'Union européenne pour lancer les travaux. Le 20 juillet prochain, des ministres européens de la santé se réuniront à Paris sur ce thème : la France n'est pas isolée ! Nous devons bien sûr lutter contre les trafics et le protocole de l'OMS, examiné en Conseil des ministres, pourra être présenté au Parlement. Je n'élude pas la question des buralistes, mais comment vendre autant de tabac si l'on veut en diminuer la consommation ? La vraie question, c'est quel modèle économique voulons-nous pour les buralistes ? Ils doivent se diversifier vers d'autres activités.
Mme Catherine Génisson . - Il faut aussi lutter contre la contrebande !
Mme Marisol Touraine, ministre. - Nous le faisons. Les plans cancer lancés par les précédents présidents et poursuivis par François Hollande constituent un modèle copié et envié de lutte intégrée contre le cancer. Les cancers évitables - dus à nos comportements : tabac, alcool, alimentation... - doivent faire l'objet de toutes nos attentions. Le tabagisme des femmes a triplé en vingt ans, nous devons agir. La voiture est un espace confiné, dans lequel le tabagisme passif est beaucoup plus fort que dans un restaurant ou même un appartement.
Mme Catherine Procaccia . - Un enfant ne passe pas sa vie en voiture !
Mme Marisol Touraine, ministre . - Je ne vais pas envoyer un policier toutes les deux heures dans les domiciles, espaces privés !
M. Alain Milon, président . - Vous n'auriez plus de chômeurs...
Mme Marisol Touraine, ministre . - Je n'ai jamais dit que toutes les catégories sociales faisaient face aux mêmes enjeux. A dix ans, un enfant d'ouvrier a dix fois plus de risques d'être obèse qu'un fils de cadre. La prévention est essentielle pour rééquilibrer la situation au travers de stratégies, de messages ciblés pour aller vers ces publics précarisés et mal informés plutôt que d'attendre qu'ils viennent vers nous. Comment, par exemple, persuader plus de femmes d'aller se faire dépister du cancer du sein ?
Je partage votre avis, monsieur Forissier, sur le cannabis : je ne peux pas être crédible sur le tabac si nous ne reconnaissons pas les effets du cannabis sur la vigilance, la mémoire et le comportement, prouvés par les dernières études.
Le projet ne porte pas sur l'organisation de la sécurité sociale, il ne comprend rien sur les changements de régime. Des mesures législatives ne sont peut-être pas nécessaires, et au besoin nous pourrons les inscrire dans le PLFSS. Des travaux concrets doivent être menés, notamment pour certains métiers ou des personnes relevant de différentes caisses : ainsi, les artisans relevant du RSI puis d'autres caisses de sécurité sociale peuvent choisir leur caisse de rattachement.
Le parcours éducatif de santé à l'école ne relève pas principalement des professionnels de santé ; la santé devient comme un fil rouge au sein des activités scolaires : se laver les dents, travailler sur un texte de français relatif à l'alimentation, multiplier des poires... Cela favorise le repérage et facilite l'accès à des professionnels de santé. La santé scolaire relève non du ministère de la santé mais de celui de l'éducation nationale, de même que les médecins du travail relèvent du ministère du travail.
Les objectifs de santé publique, définis par le ministre, doivent être repris par les professionnels de santé, même quand ils ne dépendent pas du ministère de la santé. Ainsi, un monde sans tabac, objectif national, doit être enseigné comme tel à l'école, et le médecin du travail doit savoir si un salarié fume ou non.
L'objectif premier est de donner des outils à nos concitoyens. Ils pourront ainsi se positionner grâce à l'étiquetage nutritionnel sur les produits. La création d'une grande agence de santé publique placera la France parmi les pays les mieux équipés. Nos agences, quoiqu'excellentes, ont des missions éparpillées, ce qui nuit à leur efficacité. La nouvelle structure intègrera l'Institut de veille sanitaire (InVS), l'Institut national de prévention et d'éducation pour la santé (Inpes), et l'Établissement de préparation et de réponse aux urgences sanitaires (Eprus). Quant au fonds d'intervention régional (FIR), ses moyens dédiés à la prévention sont maintenus à niveau constant.
La lettre de liaison est indispensable si nous voulons que la médecine ambulatoire occupe sa juste place. Elle servira d'indicateur, lorsque les agences régionales de santé signeront leur contrat avec les établissements, et les agences pourront prononcer des injonctions à l'encontre de ceux qui ne s'y plieraient pas dans des délais raisonnables.
Le numéro unique contribue à valoriser les maisons de garde. Il est plus facile d'obtenir que les professionnels libéraux adhèrent à la permanence des soins, dans les départements où la régulation ambulatoire existe. Certains médecins m'ont assuré qu'ils exerceraient plus volontiers en zone rurale, s'ils n'étaient pas contraints d'y habiter, et à condition d'être dispensés des permanences un soir sur deux. Le numéro unique évite des déplacements inutiles, lorsqu'il s'agit par exemple de prescrire simplement un doliprane.
Le numerus clausus a été revalorisé jusqu'à 8 000 places en 2015, doublant ainsi par rapport à la décennie précédente. Le principal enjeu est moins dans le nombre des médecins que dans leur répartition sur le territoire. Lorsqu'avec le Premier ministre nous avons rencontré les professionnels de santé, les représentants des jeunes nous ont dit que ce qui comptait surtout pour eux, c'était que l'on rende le métier attractif dans les zones peu denses.
M. Alain Milon, président . - Je vous remercie, madame la ministre. Je suis intervenu parce qu'il me semblait important de préciser que l'on avait agi contre les déserts médicaux bien avant 2012 et que ce mouvement continue. Pour répondre à Mme Génisson, je siège au Parlement depuis 2004 et, durant toutes ces années, j'ai pu constater la qualité de tous les ministres de la santé qui se sont succédé.
EXAMEN DU RAPPORT
Réunie le mercredi 22 juillet 2015, sous la présidence de M. Alain Milon, président, la commission procède à l'examen du rapport sur le projet de loi n° 406 (2014-2015), adopté par l'Assemblée nationale après engagement de la procédure accélérée, de modernisation de notre système de santé, dont M. Alain Milon, Mmes Catherine Deroche et Elisabeth Doineau sont les rapporteurs.
M. Alain Milon, président, rapporteur . - Pour cette réunion consacrée à l'examen du projet de loi sur la modernisation de notre système de santé, nous accueillons le rapporteur pour avis de la commission de l'aménagement du territoire et du développement durable, M. Jean François Longeot, ainsi que Mmes Françoise Laborde et Annick Billon, au nom de la délégation aux droits des femmes et à l'égalité des chances entre les hommes et les femmes. M. André Reichardt, rapporteur pour avis de la commission des Lois, est excusé.
Sur ce texte passé de 57 à 209 articles, nous avons au cours de 100 heures d'auditions, entendu et confronté les points de vue de près de 200 acteurs du système de santé. La ministre de la santé a évoqué la semaine dernière une concertation large et approfondie ; cependant nos propres auditions ont montré que ce n'est qu'après le dépôt du texte à l'Assemblée nationale que les concertations utiles ont eu lieu, tambour battant, et qu'il reste de nombreuses oppositions, fondées, à tout ou partie du texte.
Ce texte de modernisation de notre système de santé porte en fait diverses dispositions d'ordre sanitaire. Il revêtait dès l'origine un caractère disparate et souvent plus déclaratif que normatif, que son examen à l'Assemblée a accentué ; d'autant que les nombreux articles nouveaux issus des amendements du Gouvernement en commission et en séance, et de ceux des députés, n'ont fait l'objet ni d'un examen par le Conseil d'Etat, ni d'une étude d'impact.
Le Gouvernement a lui-même entièrement réécrit huit articles du texte initial du projet de loi, notamment les articles sur les équipes de soins primaires (article 12), sur l'organisation territoriale de la santé mentale et de la psychiatrie (article 13), sur le tiers-payant (article 18), sur la définition du service public hospitalier (article 26), sur les groupements hospitaliers de territoire (article 27), sur le développement professionnel continu (article 28), sur les projets régionaux de santé (article 38) et sur l'accès aux données de soins (article 47).
Afin de séparer les mesures ayant une portée réelle et les autres, nous avons d'abord choisi de proposer la suppression de plusieurs types de dispositions : celles qui suscitent une opposition de fond, celles qui soulèvent des questions à aborder dans un autre cadre, en particulier lors de la révision de la loi bioéthique (don d'organes ou IVG) et, enfin, celles dont on peine à percevoir l'utilité et la portée concrète, qui relèvent du domaine réglementaire ou qui alourdissent inutilement le texte.
Nous avons ensuite identifié les articles ne soulevant pas de difficulté particulière et qui peuvent faire l'objet de modifications d'ordre technique ou rédactionnel voire, pour certains d'entre eux, être adoptés conformes.
Enfin, plusieurs articles appellent des modifications de fond, voire des réécritures globales car s'ils peuvent être intéressants pour la santé publique, les choix opérés par le Gouvernement ne permettent pas de les adopter en l'état.
Mme Catherine Deroche, rapporteure . - Plusieurs dispositions du titre I er , consacré à la prévention, nous paraissent aller dans le bon sens : l'assouplissement des conditions d'accès à la contraception d'urgence des élèves du second degré (article 3), le renforcement de la lutte contre la consommation excessive d'alcool, en particulier chez les jeunes (article 4), la faculté d'apposer une signalétique nutritionnelle complémentaire sur les emballages alimentaires (article 5) ou encore l'encadrement de l'usage des appareils de bronzage artificiel (article 5 quinquies E).
En ce qui concerne la lutte contre la valorisation de la maigreur, nous vous proposerons de préciser l'article 5 quinquies B, relatif à l'information sur les photographies retouchées, afin d'en garantir la clarté et la constitutionnalité, et de revenir sur la création d'un délit pénal d'incitation à la maigreur excessive, que nous jugeons contre-productive (article 5 quinquies A).
Plusieurs autres dispositions de ce chapitre ne nous paraissent pas devoir être maintenues car elles prétendent faire évoluer les pratiques de manière déclaratoire, sans prévoir de moyens correspondants.
Vingt articles sont consacrés à la lutte contre le tabagisme, objectif que nous partageons. Près de quarante ans après la loi Veil et la création des zones non-fumeurs, la lutte anti-tabac reste en effet d'actualité : la France compte plus de 13 millions de fumeurs et la prévalence du tabagisme est repartie à la hausse.
Cette question de santé publique tend à se doubler d'une question sociale : le tabagisme recule chez les plus diplômés (20 %) et chez les personnes aux revenus les plus élevés (22 %) ; il reste en revanche très élevé chez les personnes au chômage (48 %) et chez celles ayant un revenu bas (36 %).
Nous connaissons l'efficacité de l'augmentation brutale de la fiscalité et des prix. En 2003, dans le cadre du premier plan Cancer, une augmentation de 40 % des prix du tabac a entraîné une chute de 32 % de la consommation. Aucun ministre de la santé n'a depuis obtenu de pouvoir répéter cette opération. Au 1 er janvier 2015, aucune augmentation n'est intervenue. C'est pourquoi nous soutenons la disposition, adoptée par l'Assemblée, de cosignature par le ministre de la santé de l'homologation des prix du tabac, tout en étant bien conscients que l'augmentation des taxes peut avoir pour effet d'augmenter le marché parallèle et qu'elle nécessite désormais d'obtenir une attitude moins opportuniste de la part de nos voisins européens. Cela doit aller de pair avec des mesures de prévention et une action sur l'attractivité du produit : il s'agirait de ringardiser le tabac.
Les achats de tabac hors du réseau des buralistes augmenteraient à proportion des mesures anti-tabac : le chiffre de plus d'un quart d'achats de tabac hors réseau émane d'une étude réalisée chaque année par le cabinet KPMG pour le compte d'industriels du tabac. Les douanes confirment cet ordre de grandeur avec une nuance de taille : là où l'étude KPMG estime les achats transfrontaliers légaux à 5 %, ils sont de 20 % dans une étude officielle réalisée en 2011, ce qui change assez fortement la donne sur les priorités. À mon sens, notre premier combat est celui de l'harmonisation fiscale au niveau européen, alors que nos voisins mènent clairement dans ce domaine une politique non coopérative.
Vis-à-vis des buralistes, nous devons être très clairs sur les principes : si nous ne pouvons pas soutenir la consommation de tabac, nous devons accompagner leur évolution vers la commercialisation d'autres biens et services, en repensant leur place de façon volontariste, notamment dans les services au public en zone rurale où ils souffrent particulièrement.
La traçabilité sécurise la chaîne de distribution au profit du consommateur en traçant chaque carton, cartouche ou paquet de cigarette, du producteur au dernier distributeur, avant le premier détaillant. Or en France, l'authenticité des cigarettes est d'ores et déjà garantie par le monopole de distribution des buralistes ; les cigarettes de contrebande (illicit white) n'entrent pas dans ces mécanismes de traçabilité. N'attendons par conséquent pas plus de ce mécanisme que ce qu'il peut nous offrir.
Sur la base de ces constats, nous avons abordé les articles relatifs au tabac avec détermination (interdiction de la publicité résiduelle et du mécénat, des arômes et des additifs, vente aux mineurs, tabagisme en voiture), réalisme (sanctions pénales, taxation du chiffre d'affaires, harmonisation européenne) et pragmatisme (wagons pour vapoteurs dans le RER, distance des débits de tabac à l'égard des lieux protégés).
Bien que nous ne proposions pas de solution définitive sur la transparence des cadeaux faits par les industriels du tabac, le système proposé dans le projet de loi ne nous semble pas opérationnel.
Enfin, les dispositions relatives aux données de santé, à l'action de groupe, à la place de la démocratie sanitaire et au droit à l'oubli pour les anciens malades du cancer nous paraissent aller dans le bon sens et n'appellent pas de remarques particulières à ce stade.
Mme Elisabeth Doineau, rapporteure . - Le chapitre IV du titre I er traite des relations entre la santé et l'environnement, sujet majeur et dont l'importance ne fera que croître. Le Sénat a joué depuis longtemps un rôle d'aiguillon dans ce domaine, alertant régulièrement le Gouvernement et établissant, tout récemment, le coût sanitaire et social de la pollution de l'air à près de 100 milliards d'euros.
Le texte ne comportait à l'origine que deux articles consacrés à cette problématique. L'article sur la pollution atmosphérique rejoint les préoccupations exprimées par la récente commission d'enquête sénatoriale sur le coût économique et financier de la pollution de l'air. Le second autorise les préfets à prendre des mesures coercitives pour lutter contre la présence d'amiante dans les immeubles bâtis, ce qui répond également à des enjeux soulevés de longue date par notre assemblée à travers le rapport de la mission d'information de 2005 sur l'amiante, et le rapport de suivi de cette mission rendu en 2014.
Les députés ont adopté de nombreux articles additionnels, dont plusieurs à l'initiative du Gouvernement, qui confient de nouvelles missions à l'Anses, réglementent l'usage des brumisateurs, organisent la lutte contre les espèces nuisibles ou encore la prévention des risques liés au bruit. Quoiqu'hétéroclites, ces mesures vont dans le bon sens, et nous vous proposerons de les adopter.
En revanche, nous ne sommes pas favorables à l'interdiction totale du bisphénol A dans les jouets, mesure disproportionnée au regard de la réglementation européenne.
La santé au travail apparaît comme le parent pauvre de ce projet de loi. La seule véritable mesure concerne les 150 collaborateurs médecins, c'est-à-dire les médecins engagés dans une formation en vue de devenir spécialistes en médecine du travail, en leur ouvrant la possibilité d'exercer les fonctions dévolues aux médecins du travail sous l'autorité de ces derniers (article 6). Chacun conviendra que ce dispositif, même si nous l'approuvons, n'est pas à la hauteur des enjeux posés par le déclin démographique de cette spécialité et par les difficultés de recrutement des services de santé au travail.
Une véritable réforme de la médecine du travail est nécessaire. De l'avis général, l'organisation de la formation, avec ses quatre années d'internat et ses stages éloignés du terrain, est encore inadaptée. L'obligation d'exercice exclusif ne contribue pas à l'attractivité du métier et la reconversion est particulièrement longue à partir d'une autre spécialité, puisque neuf années sont nécessaires.
Si le projet de loi offre une voie d'accès supplémentaire à la spécialité de la médecine du travail et constitue une réponse à certaines aspirations de reconversion ou de diversification des parcours professionnels, il est loin de contribuer à l'indispensable renforcement de l'attractivité de cette filière médicale.
Enfin, le texte comprend un nombre inhabituel d'habilitations du Gouvernement à légiférer par ordonnances : dix articles visent plus d'une centaine de domaines et des sujets sur lesquels il nous paraît indispensable de préserver la compétence du Parlement (l'organisation de la transfusion sanguine à l'article 42, l'accès aux soins de premier recours à l'article 51, les règles relatives aux ordres des professions de santé à l'article 51 septies ou encore le droit applicable aux recherches biomédicales à l'article 53).
M. Alain Milon, président, rapporteur . - Je vous proposerai une réécriture de l'article 12 bis relatif aux communautés professionnelles territoriales de santé - qui forme, avec l'article 12, un ensemble puisqu'ils sont tous deux relatifs à l'organisation des soins ambulatoires de proximité sur les territoires.
Les modifications opérées à l'Assemblée nationale ont déjà rendu le dispositif plus satisfaisant. Acte d'hyper-administration, l'institution d'un service territorial de santé au public (STSP) plaçait l'essentiel du pouvoir de décision entre les mains des directeurs généraux des ARS et instaurait une forme de planification ambulatoire inacceptable pour les praticiens libéraux. Nous vous proposerons une nouvelle rédaction prenant davantage en compte les initiatives des professionnels de santé de terrain et remplaçant les communautés professionnelles territoriales de santé par des pôles de santé renforcés. Il ne semble pas opportun, en effet, de remettre en cause à chaque nouvelle loi de santé des dispositifs à peine mis en place, qui plus est lorsqu'ils fonctionnent bien.
L'article 18 généralise le tiers payant. Cette mesure, qui relève du PLFSS, remet en cause la manière dont les praticiens libéraux conçoivent leur exercice et a crispé les débats au point d'empêcher toute avancée dans les négociations conventionnelles depuis son annonce. Il faut envoyer un message clair.
L'étiquette de service public hospitalier introduite à l'article 26 est apposée sur les établissements ne pratiquant pas les dépassements d'honoraires, en dehors des exceptions prévues pour les établissements publics. Afin de limiter les inégalités qui en résultent pour les établissements privés commerciaux, je vous proposerai de conserver le service public hospitalier mais également les missions de service public issues de la loi HPST, qui ont permis aux établissements privés commerciaux de marquer leur place dans notre système de soins.
A l'article 27, qui créé les groupements hospitaliers de territoire (GHT), je vous propose d'affirmer que leur socle doit être le projet médical partagé et non une décision de l'ARS, et de renforcer la place des élus en les faisant entrer au comité stratégique du GHT. Je vous invite également à revenir sur la suppression de l'ordre infirmier, prévue par l'article 30 bis A. Enfin, à l'article 38, qui réforme l'animation territoriale conduite par les ARS, je vous suggèrerai de supprimer les conseils territoriaux de santé. Ces instances, qui reconduisent les conférences territoriales de santé, n'ont en effet pas fait la preuve de leur utilité, comme un rapport d'information de notre commission l'a constaté en février 2014.
Par cohérence et pour ne pas nous exposer aux critiques faciles que le Gouvernement ne manquerait pas de nous faire sur le texte de la commission, les principes qui ont été les nôtres pour l'examen du projet de loi seront les mêmes pour l'examen des amendements. Nous vous proposons donc d'adopter le texte du projet de loi tel que modifié par nos amendements.
M. Jean-François Longeot, rapporteur pour avis de la commission de l'aménagement du territoire . - Sur 209 articles, la commission de l'aménagement du territoire et du développement durable ne s'est saisie que des dix-sept qui entrent directement dans le champ de sa compétence : seize articles, pour l'essentiel ajoutés lors du débat à l'Assemblée nationale, traitant des questions de santé et d'environnement et un article - le seul - relatif à la lutte contre les déserts médicaux.
En ce qui concerne les aspects santé-environnement, la commission soutient la plupart des avancées du projet de loi : la prise en compte de la notion d'exposome, le renforcement de la surveillance des pollens et moisissures de l'air extérieur, l'amélioration des remontées d'information sur l'amiante et le plomb, la mise en place de valeurs de référence pour l'exposition au radon, l'encadrement des brumisateurs d'eau dans l'espace public ou encore l'interdiction des jouets au bisphénol A.
Nous souhaitons en revanche d'aller plus loin en ce qui concerne les appareils de bronzage : à mon initiative, la commission a adopté un amendement à l'article 5 quinquies E afin d'interdire purement et simplement les cabines UV. Il est prouvé qu'une seule exposition en cabine UV avant l'âge de 35 ans augmente de 59 % le risque de cancer de la peau ; le nombre de mélanomes a triplé entre 1980 et 2005 en France pour atteindre 9 780 nouveaux cas et 1 620 décès. Il est temps d'agir : au demeurant, l'interdiction, déjà mise en oeuvre au Brésil et en Australie, est recommandée par l'Académie de médecine depuis de nombreuses années.
En matière de lutte contre les déserts médicaux, les mesures mises en oeuvre par le Gouvernement dans le cadre du pacte territoire-santé sont utiles mais elles ne résoudront pas à elles seules l'épineuse équation de la démographie médicale à horizon 2020. Il faut, là aussi, aller plus loin conformément aux recommandations du rapport Maurey de 2013.
La France n'a jamais compté autant de médecins - 198 365 en exercice régulier en 2015, dont 44,7 % de libéraux - mais ils n'ont jamais été aussi mal répartis sur le territoire. Les écarts de densité varient de 1 à 4 entre le département de l'Eure, qui compte 167 médecins pour 100 000 habitants et Paris qui recense 678,2 médecins pour 100 000 habitants.
Globalement, l'exode médical du centre de la France vers les régions littorales et la façade ouest continue de s'aggraver. Même la région Ile-de-France enregistre une diminution de 6 % de ses médecins entre 2007 et 2015. Je vous rappelle enfin qu'il y a des déserts médicaux dans tous les départements, y compris les mieux dotés.
Les écarts de densité sur le territoire varient également en fonction des spécialités : en 2014, ils sont de 1 à 2 pour les médecins généralistes, de 1 à 8 pour les médecins spécialistes, de 1 à 9 pour les infirmiers libéraux.
La situation constatée par Hervé Maurey en 2012 n'a pas changé - trois millions de Français vivent dans un désert médical. Elle pourrait même s'aggraver : le nombre de médecins généralistes est passé de 64 778 en 2007 à 58 104 en 2015, soit une baisse de 10,3 %, et une diminution supplémentaire de 6,8 % est à prévoir d'ici 2020. Quatre autres spécialités sont également en souffrance : la rhumatologie (-10,3 % depuis 2009), la dermatologie (-7,7 %), la chirurgie générale (-24,7 %) et l'ORL (-7,8 %). Ces difficultés vont encore s'accentuer si aucune réponse forte n'est apportée : le creux démographique est attendu pour 2020.
Les incitations mises en place par presque tous les gouvernements successifs depuis le début des années 1990 n'ont pas eu les effets escomptés. Par conséquent, la commission a adopté, à l'unanimité, deux amendements qui mettent en oeuvre les propositions du rapport Maurey de 2013.
Le premier consiste à avancer vers la professionnalisation des études de médecine. Chaque année, environ 25 % des médecins diplômés d'une faculté française décident finalement de ne pas s'inscrire au tableau de l'ordre des médecins pour exercer d'autres professions. Ce sont autant d'années d'études de médecine coûteuses financées en pure perte par la société.
De plus, la médecine générale ne séduit toujours pas les futurs praticiens : seulement 46 % des places ouvertes en médecine générale sont occupées par des internes.
Pour éviter ces abandons de vocation, la commission souhaite offrir aux étudiants la possibilité d'appréhender le plus tôt possible les contours de leur futur métier, grâce à une expérience de terrain en amont de leur cursus. La France accuse un véritable retard en matière de professionnalisation des études de médecine, alors que le Canada ou l'Estonie ont déjà complètement réorienté leurs mécanismes de formation vers l'immersion précoce. La commission souhaite par conséquent favoriser « l'immersion précoce des étudiants dans un environnement professionnel ». Elle traduit cette volonté dans les faits en rendant obligatoire un stage d'initiation à la médecine générale dès le deuxième cycle des études de médecine.
Le second amendement met en place un dispositif de régulation de l'installation des médecins, sur le modèle du conventionnement sélectif en vigueur dans la plupart des professions de santé depuis 2008 et plus anciennement chez les pharmaciens. En complément d'aides à l'installation dans les zones classées comme très sous-dotées, il propose une régulation des nouveaux conventionnements dans les zones sur-dotées en vertu de la règle d'une entrée pour un départ, dont l'efficacité n'est plus à démontrer. Chez les infirmiers, elle a entraîné une progression des effectifs dans les zones très sous-dotées de 33,5 % entre 2008 et 2011, ainsi qu'une diminution de 2,8 % dans les zones sur-dotées, après une progression de 8,5 % entre 2006 et 2008. Une évolution analogue est constatée chez les sages-femmes.
Inversement, lorsque le conventionnement sélectif prend fin, le solde des installations s'inverse à nouveau. L'annulation par le Conseil d'Etat, le 17 avril 2014, du dispositif de régulation mis en place fin 2011 pour les masseurs-kinésithérapeutes a ainsi entraîné une reprise presque immédiate des installations en zone sur-dotée, avec une augmentation de 25 % entre 2013 et 2014.
Le conventionnement sélectif complète utilement les mécanismes d'incitation en faveur des zones sous-dotées : ce sont les deux piliers d'une même stratégie, qui ne peut fonctionner correctement si l'un vient à manquer.
La commission estime par conséquent qu'il est temps d'appliquer cette régulation aux médecins. La liberté d'installation sacralisée n'est pas compatible avec l'aménagement du territoire, ni avec un financement socialisé. L'amendement adopté applique ainsi aux médecins la règle d'une entrée pour un départ dans les zones sur-dotées.
Le nombre d'amendements que nous présentons est volontairement réduit, mais la commission des affaires sociales s'honorerait à suivre notre commission pour que le Sénat envoie un signal fort. La ministre a souligné qu'il n'existait pas de baguette magique ni de recette miracle. Nous ne devons pas nous priver de solutions complémentaires qui fonctionnent.
Mme Françoise Laborde au nom de la délégation aux droits des femmes et de l'égalité des chances entre les hommes et les femmes . - Nous avons souhaité aborder la santé des femmes sans nous en tenir aux dispositions concernant spécifiquement ce sujet : la contraception d'urgence et les compétences des sages-femmes en matière d'IVG médicamenteuse, de vaccination et de prescription de substituts nicotiniques aux femmes enceintes et à leur entourage. Notre rapport, avec ses 28 recommandations, a été adopté le 2 juillet à la quasi-unanimité de la délégation. Il s'appuie sur deux constats : il semble possible de privilégier une approche de la santé qui prenne mieux en compte les spécificités des femmes, et les acquis en matière de santé sexuelle et reproductive doivent être consolidés.
La prise en charge d'un infarctus est trop souvent plus tardive pour les femmes que pour les hommes ; les risques liés aux maladies cardiovasculaires, première cause de mortalité pour les femmes, restent insuffisamment connus. Nous recommandons par conséquent une sensibilisation des professionnels de santé et une meilleure information des femmes et de leur entourage de ce danger. Des progrès peuvent encore être accomplis en matière de prévention du cancer du col de l'utérus : nous avons émis une recommandation sur le dépistage.
Autre risque majeur, l'augmentation du tabagisme féminin, directement responsable de l'accroissement sensible de la mortalité des femmes par cancer du poumon. Une prévention précoce, qui fait l'objet d'une autre de nos recommandations, est d'autant plus indispensable qu'une femme sur six fumait encore quotidiennement, en 2010, au cours du troisième trimestre de sa grossesse, ce qui place la France au dernier rang européen.
En ce qui concerne les violences et plus particulièrement les violences sexuelles, il semble que le repérage des victimes par les professionnels de santé puisse être amélioré, notamment par une meilleure sensibilisation aux aspects juridiques de leur intervention : voies de signalement, importance des certificats médicaux de coups et blessures et notion d'incapacité de travail.
L'exposition à des substances nocives au cours des périodes prénatale et périnatale et pendant l'adolescence ayant des conséquences tout au long de la vie, nous préconisons le renforcement de l'information des femmes enceintes, des parents et de tous les professionnels en contact avec de jeunes enfants sur la toxicité de certains produits.
Dans plusieurs cas, nous avons recommandé le maintien de dispositions adoptées par l'Assemblée nationale, comme le dispositif de lutte contre la maigreur excessive et l'article 42 bis A concernant la parité dans les instances dirigeantes des agences régionales de santé et des agences sanitaires nationales.
Enfin, les recherches biomédicales et l'exercice de la médecine ne sont pas exempts de stéréotypes masculins et féminins, ce qui peut être lié à une insuffisante représentation des femmes dans les essais thérapeutiques. Ce constat a conduit les Etats-Unis à adopter une législation contraignante en la matière. L'une de nos recommandations invite à encourager les recherches prenant en compte ces stéréotypes. En France, l'idée commune selon laquelle les femmes sont à l'abri des maladies cardiovasculaires - et l'ignorance symétrique de l'ostéoporose et de l'anorexie chez les hommes - en sont des exemples frappants.
Mme Annick Billon, au nom de la délégation aux droits des femmes et de l'égalité des chances entre les hommes et les femmes . - Dans le domaine de la santé sexuelle et reproductive, la délégation, jugeant indispensable une politique d'accès à la contraception, au dépistage et aux soins pour les mineures, s'est prononcée en faveur d'une consultation gratuite avec une sage-femme ou un médecin pour les informer sur ces sujets délicats, dans des conditions leur garantissant la plus totale discrétion.
Notre délégation est également favorable au maintien de l'article 3 bis, destiné à améliorer l'information sur des méthodes contraceptives qui se caractérisent par leur diversité. Nous ne sommes pas convaincues que toutes les femmes reçoivent dans ce domaine les informations qu'elles sont en droit d'attendre. La disposition miroir du projet de loi qui figure à l'article 31, relative à l'information sur les méthodes abortives et le libre choix par chacune de la méthode qui lui convient le mieux, a également été soutenue par la délégation.
Aucune disposition légale ne protège les femmes engagées dans une procréation médicalement assistée (PMA), qui concernerait désormais 10 % des couples d'après une étude de l'Inserm : 23 000 enfants naissent chaque année dans le cadre d'une PMA ; nous préconisons par conséquent un régime d'autorisation d'absence analogue à celui qui est prévu pour les donneuses d'ovocytes.
Notre rapport retrace également les obstacles non négligeables, essentiellement d'ordre pratique, qui fragilisent en France l'accès à l'IVG et sont à l'origine de disparités sensibles entre les territoires : fermeture de plus de 130 établissements de santé pratiquant des IVG depuis dix ans, manque croissant de moyens et de personnels formés, délais d'attente parfois trop longs. Nous sommes favorables à la mise en place, dans chaque hôpital public, d'un centre pratiquant des IVG. Il faut garantir aux professionnels les moyens nécessaires, dans le respect de la clause de conscience. Enfin, l'extension aux sages-femmes de la compétence en matière d'IVG médicamenteuse et l'accès plus aisé à ce type d'IVG ne doivent pas en faire une option par défaut, privant de fait les femmes du libre choix de la méthode auquel la délégation est attachée.
Nous préconisons le maintien de plusieurs mesures introduites par l'Assemblée nationale, notamment l'extension aux centres de santé de la pratique des IVG instrumentales, l'élaboration d'un plan d'accès à l'IVG par chaque agence régionale de santé et le maintien de la suppression du délai de réflexion d'une semaine entre les deux consultations. Pour limiter les délais d'attente, la première demande d'IVG devrait pouvoir être recueillie par un autre professionnel qu'un médecin.
Enfin, le projet de loi consacre le rôle grandissant des sages-femmes, faisant d'elles des partenaires indispensables de la santé des femmes, alors que le nombre de gynécologues médicaux diminue. Nos recommandations ont pour objet de sensibiliser les femmes au fait que les sages-femmes peuvent aussi intervenir en matière de prévention de certains cancers et de contraception.
Nous déposerons des amendements en fonction du texte adopté par la commission.
M. René-Paul Savary . - Les Républicains saluent la qualité de votre travail sur un texte qui relève plutôt de l'étatisation que de la modernisation et inquiète les acteurs de la santé.
M. Philippe Mouiller . - Eh oui !
M. René-Paul Savary . - J'en veux pour preuve la rébellion en cours, qui prend sa source dans une incompréhension vis-à-vis de la remise en cause d'initiatives qui répondaient pourtant aux préoccupations des soignants.
Le tiers payant est un symbole de ces provocations. Pourquoi le rendre obligatoire, alors qu'il est déjà accessible à tous les praticiens ? En imposant des heures de secrétariat supplémentaires, on décourage des jeunes praticiens de s'installer. Plutôt que d'imposer des mesures complexes, incitatives ou coercitives, travaillons sur la mobilité du corps des soignants.
La médecine spécialisée est la grande absente de ce texte. Nous vous remercions de l'amendement qui replace le spécialiste dans la chaîne du parcours de santé. La création des groupements hospitaliers de territoire obligatoires peut se comprendre, dès lors que la représentation territoriale est associée à leur gestion. Votre amendement intégrant les élus aux comités stratégiques est bienvenu. Quant aux pratiques avancées, il est important de rassurer les infirmiers grâce au rétablissement de l'ordre national, représentant de la profession et garant de la déontologie des pratiques.
Notre groupe suivra vos propositions qui sont une excellente adaptation du texte.
M. Yves Daudigny . - Au-delà des caricatures, ce texte présente trois mérites. Le premier est celui d'exister. La précédente loi sur la santé, adoptée en août 2004, prévoyait une révision tous les cinq ans. C'était devenu une véritable arlésienne. Le deuxième est d'avoir pour fil conducteur la volonté de réduire les inégalités sociales et territoriales en matière de santé. Enfin, en matière de stratégie nationale, le projet de loi réorganise la médecine libérale et l'hôpital public autour du principe de proximité mais il comporte surtout un volet de prévention et d'éducation à la santé sans précédent.
M. Gérard Roche . - Je félicite moi aussi les rapporteurs, qui ont accompli un travail considérable. Le tri opéré entre trois catégories de dispositions est judicieux.
Nous attendions une loi-cadre sur la santé. En effet, nous vivons une période contrastée, marquée par les progrès techniques dans le diagnostic et les soins mais aussi par des problèmes croissants d'accès à ces soins. De plus, notre modèle social évolue et la période de l'adolescence tend à disparaître, au profit d'une entrée rapide dans l'âge adulte, avec les enjeux associés en matière d'éducation. Enfin, nous sommes confrontés au déficit chronique de l'assurance maladie.
Or ce projet est un survol, et non une loi-cadre. Comme pour la loi Macron, un grand nombre de sujets abordés auraient mérité une discussion approfondie et un texte spécifique.
Je regrette également l'absence de concertation préalable. Certaines dispositions ont été portées sur la scène médiatique avant d'être discutées ; de plus, l'intense lobbying ne favorise pas la sérénité du débat. D'autres points pourtant essentiels - l'organisation des soins primaires, l'organisation territoriale de la psychiatrie, la définition du service public hospitalier, les GHT - ont émergé trop tard pour être bien examinés et ont été réécrits à la hussarde, sans concertation.
Mme Laurence Cohen . - À mon tour de saluer le travail des rapporteurs. La loi affiche des ambitions importantes en matière de prévention et de promotion de la santé ; elle organise le maillage du territoire pour réduire les déserts médicaux. Toutefois, notre groupe estime que ces orientations ne pourront être suivies d'effet sans remise en cause de la loi HPST et dans un cadre budgétaire contraint. Au chapitre de la prévention, les mesures concrètes sont limitées par l'absence de moyens. Notre groupe s'efforcera par conséquent d'améliorer le texte pour aller plus loin.
Nous déplorons enfin que la droite aggrave ces manques, par des amendements qui ne répondent pas aux besoins dans un cadre égalitaire. Vous renouvelez avec cette loi ce que vous avez fait avec les retraites : faire travailler plus longtemps pour gagner moins. J'ai été particulièrement choquée par votre refus que l'IVG figure dans la loi...
Mme Nicole Bricq . - C'est scandaleux !
Mme Laurence Cohen . - Faire disparaître ce point de la loi, c'est balayer d'un revers de main le travail remarquable de la délégation aux droits des femmes, qui a été unanimement approuvé par ses membres. Non, l'IVG ne relève pas de la bioéthique...
M. Alain Milon, président, rapporteur . - Si !
Mme Laurence Cohen . - ... qui traite des problèmes induits par des pratiques médicales nouvelles. L'IVG n'est pas une pratique nouvelle ! Les rapporteurs peuvent être contre mais j'espère que nous nous rassemblerons au moins sur ce point pour que l'IVG soit bien dans la loi.
Mme Nicole Bricq . - Bravo !
Mme Laurence Cohen . - Je regrette que le travail sérieux du Sénat et de notre commission ne soit pas pris en compte, comme le rapport de Gilbert Barbier - vous voyez que je ne suis pas partisane...
M. Bruno Gilles . - Oh !
Mme Laurence Cohen . - ... sur le bisphénol, mais pas seulement. Je suis choquée que vous ne soyez pas favorable à l'interdiction totale du bisphénol A dans les jouets, au motif qu'il s'agirait d'une « mesure disproportionnée eu égard à la réglementation européenne. »
Mme Aline Archimbaud . - Le groupe écologiste salue des avancées importantes : le tiers payant, dont les problèmes techniques seront traités par un groupe de travail ; la lutte contre les discriminations - sur l'IVG, j'espère que notre commission gardera la raison ; la prévention contre le tabac, l'alcool, l'obésité, cette épidémie préoccupante ayant pour conséquence le diabète. Saluons à l'article 1 er l'introduction du concept d'exposome, entendu comme « l'intégration de l'ensemble des expositions pour la vie entière ». Enfin, la santé environnementale cesse d'être marginalisée. Nous l'avions souligné dans un rapport avec Chantal Jouanno, la santé dépend de facteurs génétiques et de l'exposition à de nombreuses pollutions, y compris avec des effets cocktails et à des doses faibles. Il faudra en tirer toutes les conséquences dans cette loi et au-delà.
Nous avons déposé des amendements sur l'accès aux soins des personnes démunies. J'espère que la commission reprendra les mesures de simplification que je propose depuis deux ans et qui sont très faciles à mettre en oeuvre. Nous faisons des propositions en faveur d'une plus grande transparence des prix des médicaments. D'autres amendements concernent la santé environnementale - nous désapprouvons vivement la suppression de l'interdiction totale du bisphénol A dans les jouets. Il est en effet de notre responsabilité de parlementaires français de porter cette mesure que soutient d'ailleurs la ministre : nous connaissons les blocages au niveau européen sur les perturbateurs endocriniens que la pression des lobbys provoque. Soutenons le Gouvernement et avançons.
Supprimer les conseils territoriaux de santé n'est pas une bonne mesure, même s'il convient sans doute de mieux y intégrer les collectivités territoriales ou les associations. Il faut des lieux pour réfléchir et mutualiser. Deux secteurs ont été faiblement abordés. La santé au travail, d'abord : nos amendements sur l'amiante reprendront sans modification les propositions du comité de suivi de l'amiante remises au Premier ministre il y a un an, objet d'un consensus dans tous les groupes ; elles seront, je l'espère, soutenues par notre commission. La santé mentale, ensuite, dont les acteurs se sentent oubliés ; il s'agit d'un problème de moyens, mais aussi d'une question de fond : quelle politique de santé mentale voulons-nous ? Les actuelles politiques répressives méritent au minimum d'être débattues.
M. Michel Amiel . - Je regrette qu'un arbre ait caché la forêt et que le débat se soit crispé. Après 35 ans d'exercice en tant que généraliste, je suis contre le tiers payant : il dévalorise les actes médicaux, favorise leur inflation et aggrave les charges administratives des médecins alors que nous déplorons la diminution du nombre de généralistes. Il y a des déserts médicaux dans tous les départements, même dans les Alpes-Maritimes, dans le canton de Valderoure, ou dans les hypercentres comme à Paris, pour des raisons de coût, ou encore dans des cités difficiles pour des raisons de sécurité.
Cela fait trente ans que le généraliste est censé être la cheville ouvrière de la médecine et qu'il n'en est rien. C'est dommage pour la santé primaire.
La santé mentale devrait faire l'objet d'une loi spécifique. J'ai rencontré le président des CME d'hôpitaux psychiatriques de France. Je déposerai un amendement en séance. Quel recul que de ramener l'IVG à la bioéthique ! Je regrette que cette loi ne soit pas réellement une loi-cadre car ses dispositions ne sont pas articulées avec l'essentiel, à savoir le coût : il serait intéressant de croiser ce projet et la loi de financement.
Les GHT et les conseils territoriaux sont légitimes, s'ils sont pragmatiques. Un chiffre est encore plus parlant : l'âge moyen d'installation des médecins est de quarante ans ; les médecins ne veulent pas s'installer ! Je suis complètement d'accord avec l'immersion des étudiants mais qui sera leur maître de stage ?
M. Alain Milon, président, rapporteur . - Tout à fait !
M. Michel Amiel . - Il faudrait se pencher sur les travaux actuels de la commission XVI de l'Académie de médecine « Médecine générale et exercice médical libéral », à laquelle j'avais participé.
Mme Corinne Imbert . - Il faudra réfléchir avec bon sens sur le point polémique que constitue le paquet neutre. Restons-en au paquet européen : ne tentons pas de laver plus blanc que blanc. Les moyens ne sont pas là. M. Roche a raison : c'est une loi fourre-tout qui complexifie le travail des rapporteurs qui ont dû colmater les brèches.
Mme Catherine Génisson . - Tout en appréciant les conditions de préparation de ce projet, je suis interloquée par les méthodes. Le contexte est celui d'inégalités sociales ou territoriales qui se creusent ; nous pouvons nous enorgueillir de la qualité des professionnels, des chercheurs et des établissements de santé français. Assez de pessimisme !
La population vieillit, les maladies chroniques, dont le diabète, se développent depuis 2002 ; l'épidémie d'obésité frappe souvent les milieux sociaux difficiles. En revanche, le reste à charge n'augmente plus, à l'inverse de la période 2002-2012. Ce projet de loi, contrairement à ce que prétendent les rapporteurs, recueille l'acceptation générale de nos concitoyens. Il est le fruit du travail du Gouvernement, d'une ministre engagée et déterminée.
Votre méthode, c'est de supprimer les articles qui font débat. Pour l'IVG, c'est inacceptable. S'il devait y avoir un débat éthique, il a eu lieu lors de l'examen de la loi Veil, qui est d'ailleurs passée grâce à la gauche. Nous proposons des mesures pratiques.
Sur la prévention, je remercie Mme Deroche de son rapport qui est plutôt d'adhésion ; il faudra bien distinguer la maigreur excessive de l'anorexie mentale et éviter les amalgames. Sur l'organisation du système de santé, nous sommes tous d'accord pour que le projet médical précède la mise en place des GHT, comme le précise le texte. Je ne vois pas l'intérêt de revenir aux pôles de santé.
Le soin primaire est important, mais aussi le service public hospitalier ; les missions de service public ne devraient pas en revanche être maintenues : nous étions opposés au découpage par la loi HPST, sans l'être pour autant à la participation des établissements privés.
Le tiers payant généralisé est un sujet technique et non idéologique, même si la majorité sénatoriale n'est pas de cet avis. Je remercie le rapporteur de la commission de l'aménagement du territoire pour ses propositions sur la médecine générale. La sensibilisation des étudiants est très importante : s'ils sont confrontés tôt à la médecine libérale, ils l'aiment. Un débat transversal aura lieu sur le conventionnement sélectif, selon que l'on favorise des mesures incitatives ou coercitives. Merci à la délégation aux droits des femmes pour ses apports sur la santé sexuelle, l'IVG, mais aussi les maladies cardio-vasculaires, le cancer de l'utérus ou le tabagisme, que nous devrons prendre en compte. Il y a des sujets clivants dans le texte : droite et gauche n'ont pas la même approche de l'organisation du système de santé et de la manière de résoudre les inégalités entre nos concitoyens.
M. Jean-Marie Vanlerenberghe . - Je ne crois pas qu'il existe une santé de gauche et une santé de droite. Loi-cadre ou fourre-tout ? Plutôt une loi obèse, alourdie par des articles inutiles. L'article 1 er témoigne d'intentions louables mais les dispositions qui viennent ensuite soulèvent l'inquiétude des professionnels de santé, des médecins et en particulier des généralistes. Si tout doit tourner autour d'eux, comme le dit Mme Touraine, il faut au moins les écouter - il ne s'agit pas d'une position idéologique. Le tiers payant n'est pas un problème technique : des entreprises qui travaillent pour le compte de pharmaciens pour rapprocher le professionnel et le payeur l'ont dit à notre groupe ; cela ne coûte que quelques euros aux mutuelles et ne pèse donc pas sur les relations entre particuliers et médecins. Il faut rendre obligatoire la lettre de liaison entre hôpital et médecine de ville et contrôler que cette obligation est bien respectée. Le texte ne fait pas de révolution sur les déserts médicaux. La ministre parle de progrès - je ne demande qu'à la croire, mais attends de voir les effets de ses mesures. Le GHT ne peut pas résulter d'une décision de l'ARS, au risque de ne pas fonctionner, mais d'une concertation. Nous ne devons pas écarter les hôpitaux privés du service public.
De grâce, ne faisons pas sur les directives une surenchère qui pénaliserait les industriels français pour un effet pas toujours efficace. Nous avons reçu les buralistes. Sans être favorable à la consommation ou à la surconsommation de tabac, je suis aussi conscient des détournements qui ont lieu dans les régions frontalières. Marchons d'un pas égal avec nos partenaires européens.
M. Alain Milon, président, rapporteur . - Si la commission des affaires sociales s'honorerait à adopter les amendements de la commission de l'aménagement du territoire, cela signifie-t-il qu'elle se déshonorerait de ne pas le faire ? J'aurais préféré d'autres façons de parler. Nous avons travaillé avec M. Savary et avons la même impression d'un texte hospitalocentré, à défaut d'être étatiste ; à ce texte qui prétendait rééquilibrer la loi HPST, trop orienté vers la médecine libérale, nous pouvons adresser des critiques inverses car il oppose toujours les deux secteurs. Or nous souhaitons retrouver une entente qui existe sur le terrain : ce sont nous, politiques, qui les opposons.
Nous avons entendu l'ensemble des syndicats et des conférences de médecins, des fédérations hospitalières : tous nous ont dit que les spécialistes avaient été oubliés, ce que nous voulons corriger.
Ce texte a l'avantage d'exister, dites-vous, car il n'y en a pas eu depuis la grande loi de 2004 : vous oubliez que la loi HPST en 2009 a traité de santé mentale, d'alcool et de tabac. Les débats préalables à la stratégie nationale de santé, qui avaient satisfait l'ensemble des acteurs du secteur, ont été complètement oubliés ; tout le monde nous l'a dit : psychiatres, directeurs d'hôpitaux, infirmiers, sages-femmes, médecins de prisons... C'est dommage : l'idée de départ était excellente.
Merci pour vos compliments, monsieur Roche ; je remercie à mon tour tous ceux qui nous ont accompagnés lors des auditions. Nos avis ont changé au fur et à mesure des auditions, jusqu'à hier soir tard ! Vous parlez d'affichage, madame Cohen : nous disons la même chose, ce qui nous conduit à enlever tout ce qui est purement déclaratif ou existe déjà. La loi n'est pas faite pour constater, mais pour faire avancer les choses. La droite aggrave les inégalités ? Ce langage dogmatique n'est pas tout à fait vrai, pas plus que les inégalités n'ont disparu depuis ces trois dernières années.
M. Bruno Gilles . - Très bien !
M. Alain Milon, président, rapporteur . - Nous n'avons pas supprimé l'IVG...
Mme Laurence Cohen . - Heureusement !
M. Alain Milon, président, rapporteur. - Nous avons simplement remis en place le délai de réflexion d'une semaine issu de l'article 26 de la loi de bioéthique de 2011. Contre l'avis du gouvernement de droite à l'époque et du rapporteur pour l'Assemblée nationale Jean Leonetti, le Sénat, dont j'étais le rapporteur, a imposé en CMP une loi révisable tous les sept ans, grâce aux votes des sénateurs de gauche et de droite et des députés de gauche, dont Mme Touraine. Nous pourrons bientôt commencer la révision, qui nécessite un débat public sur le sujet du délai comme sur les dons d'organe. La loi de bioéthique a fixé les modalités de sa révision. Respectons les lois que nous avons votées.
La réglementation actuelle sur le bisphénol A dans les jouets est suffisante, compte tenu des travaux de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail. Si nous allons plus loin, nous risquons d'avoir un problème de droit européen. Ne soyons pas plus royaliste que le roi. Faisons confiance à l'agence ou supprimons-là.
Cinq articles traitent de la santé mentale. Nous avons reçu les représentants des centres spécialisés, le président de la conférence des psychiatres, des syndicats : personne n'ayant demandé de modification, nous n'avons aucune raison de toucher au texte proposé.
Nous pouvons faire toutes les lois que nous voulons, la réforme n'avancera pas tant que nous n'aurons pas repensé le système de financement. Au risque de choquer mes collègues de droite, un système général unique garantissant tous les soins à 100 % est faisable ! Des organismes seront simplement appelés à disparaître.
Quant à la méthode de travail, le texte du Gouvernement a suscité une volée de bois vert, tous les professionnels de santé ont manifesté contre. Alors même que la commission des affaires sociales de l'Assemblée en était saisie, l'Elysée reprenait en main le dossier et convoquait les syndicats pour engager la concertation. Puis le texte a été amendé par la commission et par le Gouvernement jusqu'à compter 209 articles. Ne nous reprochez pas de subir une situation à laquelle nous ne pouvons rien ! L'Assemblée nationale a fini son travail le 14 avril ; nous sommes le 22 juillet et le Gouvernement nous dit qu'il n'y aura qu'une lecture. Pourquoi ? Nous voulons un texte lisible par la population et les professionnels de santé, libéraux et hospitaliers, et dans lequel tous se retrouvent.
Est-il normal que les ARS reçoivent en janvier 2015 des injonctions du ministère pour mettre en place des GHT d'autorité, sans projet médical préalable, alors que la loi n'est même pas votée ?
Mme Brigitte Micouleau . - Non !
M. Alain Milon, président, rapporteur . - Est-ce là une méthode de travail valable ?
Mme Brigitte Micouleau . - Non !
Mme Catherine Génisson . - Les ARS ont répondu.
M. Alain Milon, président, rapporteur . - Allons !
M. Michel Vergoz . - Si cela permet de fonctionner, de quoi avez-vous peur ?
Mme Nicole Bricq . - Et vous vous plaignez que les lois ne soient pas appliquées...
M. Alain Milon, président, rapporteur. - Mettez-vous à ma place : si un gouvernement de mon bord avait fait la même chose, vous auriez déjà manifesté votre désapprobation !
M. Bruno Gilles . - Vous l'auriez déjà pendu !
M. Michel Vergoz . - Vous recherchez systématiquement la polémique.
M. Alain Milon, président, rapporteur . - Ce n'est pas mon esprit, mais je sais que les directeurs d'hôpitaux se demandent à quelle sauce ils seront mangés.
EXAMEN DES AMENDEMENTS
Article 1 er
Mme Élisabeth Doineau, rapporteure . - Notre amendement n° 315 réécrit l'article 1 er qui fixe les objectifs et le périmètre de la loi, et qui a enflé lors de son passage à l'Assemblée nationale. Nous avons souhaité l'alléger : lorsqu'une loi est trop bavarde, on ne s'y retrouve pas. L'objectif est ainsi exprimé en une phrase : « La politique de santé vise à assurer la promotion de conditions de vie favorables à la santé et l'amélioration de l'état de santé de chacun au meilleur coût. » Suivent ses composantes : la surveillance et l'observation de l'état de santé de la population et l'identification de ses principaux déterminants ; la réduction des risques éventuels pour la santé liés à l'environnement et aux conditions de travail, de transport, d'alimentation et de consommation de produits et de services ; la préparation et la réponse aux alertes et aux crises sanitaires ; la lutte contre les épidémies ; la prévention individuelle et collective des maladies et de la douleur, des traumatismes et des pertes d'autonomie par l'information et l'éducation à la santé de chacun tout au long de la vie ; l'organisation du système de santé et sa capacité à assurer l'accessibilité et la continuité des soins par la coopération de l'ensemble des professionnels de santé quel que soit de leur mode d'exercice ; la réduction des inégalités sociales et territoriales de santé ; la qualité et la sécurité des soins et des produits de santé ; la promotion des activités de formation, de recherche et d'innovation dans le domaine de la santé ; la formation initiale et continue et la démographie des professions de santé ; l'information de la population et sa participation, directe ou par l'intermédiaire d'associations, aux débats publics sur les questions de santé et aux processus d'élaboration et de mise en oeuvre de la politique de santé.
J'espère que ce parti pris de synthèse vous conviendra. Il n'y a pas lieu d'inscrire dans cet article l'ensemble des objectifs qui se retrouvent ailleurs dans la loi et dans le code.
Mme Nicole Bricq . - Est-ce une vraie simplification ? Comment s'attendre, pour des textes forts, qui sont des marqueurs d'un quinquennat, à ce que le texte initial du Gouvernement et celui issu du débat parlementaire et public concordent ? Il faut accepter qu'il y ait un travail sur le texte, des réactions, notamment de la part des professions concernées. Le Gouvernement en a tenu compte. Vous supprimez beaucoup d'éléments de cet article, alors qu'il détermine le champ d'application de la loi. Nous acceptons que ce texte soit joufflu, afin que la volonté de la majorité à l'Assemblée nationale soit respectée, et n'acceptons pas l'artifice qui consiste, sous couvert de simplification, à faire sauter des mots importants, comme le terme « exposome », qui trouvait là une reconnaissance formelle.
Mme Aline Archimbaud . - Vous supprimez aussi la mention de l'égalité entre les femmes et les hommes... Cet article stratégique définit les principes directeurs de la politique de santé. Il résulte nécessairement d'un équilibre. La définition de la notion d'exposome a été l'un des résultats forts de la conférence environnementale de novembre dernier. Tous les chercheurs que nous avons entendus avec Mme Jouanno pour rédiger notre rapport ont insisté sur la multiplicité des facteurs des principales maladies, qui peuvent être génétiques mais dépendent aussi de l'exposition. Reconnaître enfin l'exposome est donc une avancée majeure qui correspond à un cheminement intellectuel et à un débat démocratique.
M. Gilbert Barbier . - Cet article est très déclaratif. Limiter le champ d'application est de bonne méthode. L'expression « la politique de santé », à l'article L. 1411 1-1, me semble toutefois devoir être complétée par l'adjectif « publique » : heureusement, l'État n'est pas seul à s'occuper de la santé !
Mme Laurence Cohen . - Après ce qu'ont dit Mmes Laborde et Billon au nom de la délégation aux droits des femmes, et ce qu'a rappelé Mme Archimbaud sur les conséquences des violences faites aux femmes, il est troublant que disparaisse la mention de l'égalité entre les femmes et les hommes.
À quoi correspond « l'amélioration de la santé de chacun au meilleur coût » ? Cela me parait bien loin des réalités...
M. Michel Amiel . - Cela ne me choque pas de parler de coût dans un texte de loi. La suppression du concept d'exposome me paraît regrettable, car nous savons que l'exposition à divers facteurs non génétiques joue un rôle croissant dans le développement de certaines pathologies. En l'état, je ne voterai pas pour cet amendement.
Mme Élisabeth Doineau, rapporteure . - Nous ne faisons pas que simplifier, nous clarifions, afin que ce texte soit lisible par tous. Les dispositions supprimées figurent sous une autre forme dans le code et dans d'autres articles du projet de loi. Ainsi, la notion d'exposome se retrouve lorsque nous parlons de la réduction des risques liés à l'environnement, aux conditions de travail, de transport, d'alimentation et de consommation des produits et services. La réduction des inégalités entre hommes et femmes est incluse dans la « réduction des inégalités sociales et territoriales de santé », cela va de soi. La politique de santé publique est mentionnée en tête de chapitre. Nous avons conservé la stratégie nationale de santé, bien perçue par les professionnels et les participants. Enfin, nous devons apporter la meilleure offre de santé possible à tous les Français sans perdre de vue son coût, pour soigner mieux.
Nous avons souhaité clarifier. Les éléments auxquels les uns et les autres sont attachés trouveront leur place dans des articles plus ciblés.
Mme Catherine Génisson . - Cet article, placé en tête du texte, en définit les thèmes. Nous pouvons en préciser la rédaction mais pas en ôter des sujets aussi fondamentaux que l'exposome, le handicap ou la santé chez l'enfant, qui y ont toute leur place.
Mme Hermeline Malherbe . - Il serait dommage de supprimer des éléments importants, qui ne sont pas repris ailleurs, contrairement à ce que vous dites. La simplification doit porter sur les rapports de nos concitoyens avec l'administration, pas sur la rédaction des lois, qui ne peut faire l'économie de la complexité.
Mme Aline Archimbaud . - L'article 1 er est stratégique. Le mot « exposome » est un concept scientifique international reconnu par l'Organisation mondiale de la santé. Il n'a pas de synonyme !
M. Jean-Marie Vanlerenberghe . - Je ne l'avais jamais entendu avant...
M. Alain Milon, président, rapporteur . - Vous voulez suivre la recherche scientifique internationale ? Très bien. Mais alors il faut aussi la suivre aussi lorsqu'elle dit que le Bisphénol n'est pas dangereux. L'article 1 er pose un cadre qui concerne toute la population. Les articles suivants traitent des cas particuliers. Si nous les énumérons dans le premier article, il faut n'en omettre aucun.
M. Michel Amiel . - Il suffirait d'ajouter à l'alinéa 8 la phrase : « l'ensemble des risques pour la santé de la population prend en compte l'ensemble de l'exposome, c'est-à-dire l'ensemble des facteurs non génétiques qui peuvent exposer la santé humaine ». Ce concept est crucial et n'a rien de scabreux.
M. Yves Daudigny . - Les trois axes prioritaires de la stratégie nationale de santé définis en 2013 étaient la prévention, la révolution du premier recours et le renforcement des droits des patients. Ce texte reprend ces trois axes.
Mme Élisabeth Doineau, rapporteure . - Ces principes sont déclinés dans les chapitres ultérieurs du code de la santé publique. M. Amiel pourra déposer un amendement en séance.
M. Michel Amiel . - Entendu.
Mme Élisabeth Doineau, rapporteure . - Cet article 1 er n'a pas vocation à énumérer tous les thèmes.
L'amendement n° 315 est adopté. Les amendements n os 132, 89, 88, 289, 290, 218, 9, 143, 248, 219, 291 et 199 deviennent sans objet.
L'article 1 er est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 1 er
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 253 demande un rapport sur les aidants familiaux. Il en existe déjà, notamment celui de la Caisse nationale de solidarité pour l'autonomie (CNSA). Avis défavorable.
M. Georges Labazée . - Le dispositif des aidants familiaux pour les personnes âgées a été examiné dans le projet de loi sur le vieillissement. Cet amendement concerne l'ensemble des aidants familiaux.
Mme Aline Archimbaud . - En effet. Certains s'occupent d'enfants handicapés, par exemple. En tout, cet amendement concerne huit millions de personnes. Tous les réseaux nous alertent sur leurs souffrances et les difficultés qu'elles rencontrent.
Mme Laurence Cohen . - Nous avons déposé un amendement identique après l'article 1 er bis. C'est une demande forte émanant des associations, notamment l'Union nationale des associations de parents, de personnes handicapées mentales et de leurs amis (Unapei).
Mme Élisabeth Doineau, rapporteure . - Nous nous efforcerons de ne pas multiplier le nombre de rapports. La CNSA a publié un rapport sur l'ensemble des aidants familiaux. Mieux vaut demander des études complémentaires.
M. Alain Milon, président, rapporteur . - En tout, ce texte est l'occasion de plus de vingt demandes de rapports...
L'amendement n° 253 n'est pas adopté.
Article 1 er bis
L'amendement rédactionnel n° 316 est adopté.
L'article 1 er bis est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 1 er bis
L'amendement n° 453 n'est pas adopté.
Article additionnel avant l'article 2
Mme Catherine Deroche, rapporteure . - L'amendement n° 217 précise l'objectif du premier entretien prénatal de la femme enceinte, qui doit devenir un outil de prévention. Pourquoi pas ? Mais cette question sera abordée lors de l'examen de la proposition de loi relative à la protection de l'enfant, dont l'article 11 ter remplace l'entretien systématique psychosocial par un entretien prénatal précoce. Retrait ?
L'amendement n° 217 est retiré.
Article 2
Mme Catherine Deroche, rapporteure . - Cet article, qui ne comportait à l'origine que deux alinéas, en compte douze après son passage à l'Assemblée nationale. Si la commission ne peut que partager l'idée selon laquelle l'école constitue un lieu privilégié pour les actions de promotion de la santé dès le plus jeune âge et au cours de l'enfance et de l'adolescence, nous restons dubitatifs sur les avancées concrètes permises par cet article.
Les textes en vigueur assignent déjà une double mission à l'école : suivre l'état de santé des élèves et contribuer à leur éducation à la santé. Selon l'article L. 541-1 du code de l'éducation, repris à l'article L. 2325-1 du code la santé publique, les actions de promotion de la santé font partie des missions de l'éducation nationale et sont « en priorité assurées par les médecins et infirmiers de l'éducation nationale ». À ce titre, « les élèves bénéficient, au cours de leur scolarité, d'actions de prévention et d'information, de visites médicales et de dépistage obligatoires, qui constituent leur parcours de santé dans le système scolaire. » Quant à l'éducation à la santé, qui fait partie du socle commun de connaissances, de compétences et de culture prévu à l'article L. 122-1-1 du code de l'éducation, elle est formalisée dans le projet d'école et d'établissement. Dans les collèges et les lycées, c'est le comité d'éducation à la santé et à la citoyenneté (CESC) qui la met en pratique, notamment en définissant un programme d'éducation à la santé et à la sexualité et de prévention des conduites addictives. Le « parcours éducatif de santé » relève de chaque établissement, à partir d'un diagnostic qui lui est propre et pose surtout la question des moyens et du temps pouvant y être consacrés.
Or, selon l'étude d'impact, les dispositions de l'article 2 ne bénéficieront d'aucun financement particulier. Elles sont assurées, à moyens constants, par l'éducation nationale et les ARS dans le cadre des projets régionaux de santé. L'étude d'impact ne prévoit ni dispositif concret, ni texte d'application du présent article. Le dispositif proposé n'est pas à la hauteur de l'ambition affichée : en quoi permettra-t-il de mieux agir sur les déterminants de santé que le droit en vigueur ?
L'article L. 1431-2 du code de la santé publique charge déjà les ARS de « mettre en oeuvre au niveau régional la politique de santé publique définie en application des articles L. 1411-1-1 et L. 1411-2, en liaison avec les autorités compétentes dans le domaine de la santé au travail, de la santé scolaire et universitaire et de la protection maternelle et infantile ». Sur le terrain, les partenaires extérieurs - Croix Rouge, Planning familial, CPAM, Crips, Anpaa, Inpes, collectivités territoriales - apportent déjà leur concours en menant des actions de prévention et d'information dans les établissements scolaires ou en développant des ressources pédagogiques.
Quant aux compléments introduits par l'Assemblée nationale, nous estimons qu'ils alourdissent inutilement des dispositions du code de l'éducation sur lesquelles le Parlement ne s'est prononcé que récemment. D'où cet amendement de suppression.
Mme Nicole Bricq . - Si vous supprimez l'article, il n'y aura ni moyens supplémentaires, ni textes d'application ! Et l'examen du PLF ne permettra pas de rectifier le tir en modifiant l'affectation des crédits au sein des programmes.
Mme Aline Archimbaud . - Tous souhaitent que l'accent soit mis sur la prévention. Les dispositifs actuels peuvent être améliorés - c'est l'objet de cet article - mais ils ont le mérite d'exister. Nous avons un réseau de médecins scolaires formés, dans lequel la nation a investi, et plusieurs dispositifs pour l'enfance et la petite enfance. Ce public est particulièrement réceptif. Ne supprimons donc pas cet article !
Mme Hermeline Malherbe . - Même avis. Ces mesures ne sont pas appliquées sur tous les territoires, cela dépend des ARS. Amendons plutôt l'article.
Mme Catherine Deroche, rapporteure . - Nous ne supprimons pas l'éducation à la santé : elle existe, les missions des ARS sont déjà définies. À quoi bon les écrire de nouveau ? L'étude d'impact est précise que ces dispositions seront mises en oeuvre à moyens constants. La récente loi pour la refondation de l'école à bien précisé les missions de l'école en matière d'éducation à la santé et de prévention. Nous pourrons toujours décider de flécher plus de crédits vers ces priorités lors de l'examen des lois de finances.
M. Michel Amiel . - Il serait dommage de rayer d'un trait de plume un article relatif à l'éducation à la santé dans le cadre scolaire. Après la misère de la médecine du travail, que dire de la grande misère de la médecine scolaire ? À quel niveau faut-il introduire des cours d'éducation à la santé ? Il faut préciser cet article, pas le supprimer.
Mme Catherine Deroche, rapporteure . - L'éducation à la santé fait partie du socle commun de connaissances, de compétences et de culture prévu à l'article L 122-1-1 du code de l'éducation. Elle est formalisée dans le projet d'établissement et la loi pour la refondation de l'école. Inutile de créer des doublons.
M. Yves Daudigny . - Le titre du chapitre Ier est « soutenir les jeunes pour l'égalité des chances en santé ». Ce serait un mauvais signe de supprimer cet article. Au-delà de la prévention, il y a la promotion de la santé, qui consiste à donner à chacun davantage de maîtrise sa propre santé. À cet égard, le rôle de l'école est essentiel.
Mme Catherine Génisson . - Cet article soulève la question du transfert de la médecine scolaire du ministère de l'éducation à celui de la santé, ce qui résoudrait de nombreux problèmes. Même à budget constant, les priorités peuvent varier, et nous pouvons faire bouger les lignes au sein d'un programme.
Mme Annie David . - Il serait bon, en effet, que ces dispositifs figurent également dans le code de la santé. Comment se dire ambitieux pour la santé des jeunes et supprimer cet article ? C'est un signal très négatif à adresser au monde de l'éducation, qui demande au contraire des mesures pour renforcer l'égalité des jeunes.
Mme Isabelle Debré . - La loi doit être compréhensible pour tous. Or nous votons des textes bien trop bavards. Voyez la Constitution : en quelques dizaines d'articles, elle organise nos institutions. En Suisse ou ailleurs, le code du travail est beaucoup plus modeste. Sur ce texte, nous sommes passés de 50 à 209 articles ! Comment voulez-vous que les Français s'y retrouvent ? À quoi bon réécrire ce qui existe déjà ? Mieux vaudrait appliquer les textes, les rassembler et les nettoyer au lieu de les empiler.
Mme Catherine Deroche, rapporteure . - Je suis d'accord avec Mme Génisson sur le rattachement de la médecine scolaire au ministère de la santé. Mais actuellement, elle ne figure pas que dans le code de l'éducation, mais aussi dans le code de la santé publique, au titre des missions des ARS.
Mme Aline Archimbaud . - La méthode consistant à supprimer les articles nous prive de toute possibilité d'intervention, même pour les raccourcir.
M. Alain Milon, président, rapporteur . - Les rapporteurs proposent de supprimer cet article parce qu'il n'apporte aucune modification concrète aux dispositifs qui existent déjà par ailleurs.
L'amendement n° 317 est adopté. Les amendements n os 222, 221, 255, 220 et 1 deviennent sans objet.
L'article 2 est supprimé.
Articles additionnels après l'article 2
Mme Catherine Deroche, rapporteure . - L'amendement n° 223 précise que l'éducation des élèves à l'alimentation est dispensée à l'occasion des repas scolaires, notamment autour de l'introduction de produits biologiques. Il n'appartient pas à la loi de définir les modalités selon lesquelles est mise en oeuvre l'éducation des élèves à l'alimentation. Sur le terrain, de nombreuses collectivités se sont déjà engagées dans l'introduction de produits biologiques dans leurs cantines. Avis défavorable.
L'amendement n° 223 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 224 prévoit que l'ARS valide les conventions de partenariats passés entre un établissement d'enseignement et les organismes représentant un intérêt privé en matière d'éducation à la santé. Il ne semble pas viser le bon article du code. L'idée est intéressante mais est-ce aux ARS d'assurer cette mission ? Ne vaut-il pas mieux un avis consultatif de l'Institut national pour la prévention et l'éducation pour la santé (Inpes) ? La réflexion n'est pas aboutie. Retrait, ou avis défavorable.
Mme Aline Archimbaud . - Il ne s'agit pas d'interdire l'intervention d'entreprises privées mais de l'encadrer : je pense au financement des semaines du goût dans les écoles par le Centre d'études du sucre (Cedus), qui représente l'industrie sucrière...
Mme Catherine Deroche, rapporteure . - La présence de certains lobbies dans les écoles est choquante, en effet. Je vous suggère de redéposer cet amendement en séance.
L'amendement n° 224 est retiré.
Article 2 bis A
Mme Catherine Deroche, rapporteure . - L'amendement n° 318 supprime l'article 2 bis A. Lorsqu'ils dispensent des soins en tant que centres de santé, les services universitaires et interuniversitaires de médecine préventive et de promotion de la santé (SUMPPS) contribuent aux soins de premier recours car les centres de santé sont précisément définis comme « des structures sanitaires de proximité dispensant principalement des soins de premier recours » par l'article L. 6323-1 du code de la santé publique.
Mme Laurence Cohen . - Vous supprimez tout ! Il est pourtant essentiel d'améliorer la santé des étudiants.
Mme Catherine Deroche, rapporteure . - Les SUMPPS sont déjà considérés comme des centres de santé et s'adressent donc à tous les publics.
M. Alain Milon, président, rapporteur . - En tant que services universitaires, ils s'adressent aux étudiants.
L'amendement n° 318 est adopté. L'article 2 bis A est supprimé.
Article 2 bis B
Mme Catherine Deroche, rapporteure . - L'amendement n° 319 supprime cet article qui inscrit dans la loi le rôle des missions locales en matière de prévention, d'éducation et d'orientation des jeunes dans le domaine de la santé. Inutile en effet de préciser les dispositions actuelles de l'article L. 5314-2 du code de la santé publique, suffisamment large pour couvrir l'ensemble des dimensions concourant à l'insertion professionnelle et sociale des jeunes. De plus, la définition des objectifs poursuivis en matière d'accès à la santé relève à la fois des conventions pluriannuelles d'objectifs (CPO) signées entre l'État et chaque mission locale et des démarches de contractualisation entre partenaires au niveau local.
Mme Patricia Schillinger . - Encore une mesure de prévention qu'on supprime !
L'amendement n° 319 est adopté. L'article 2 bis B est supprimé.
Article 2 bis
Mme Catherine Deroche, rapporteure . - L'article L. 1111-5 du code de la santé publique permet aux médecins de déroger à l'obligation d'information des titulaires de l'autorité parentale et de recueil de leur consentement pour des actes pratiqués sur un mineur qui refuse que ses parents soient informés lorsque ces actes sont nécessaires à la sauvegarde de sa santé. L'article 2 bis étend cette dérogation aux sages-femmes pour les actes de prévention et de soins et aux infirmiers agissant sous la responsabilité d'un médecin pour tout acte de prévention, de dépistage ou de traitement « qui s'impose pour sauvegarder la santé sexuelle et reproductive d'une personne mineure âgée de quinze ans ou plus ». L'amendement n° 320 coordonne le dispositif proposé avec le droit existant en visant dans la dérogation prévue pour les infirmiers l'ensemble des mineurs.
L'amendement n° 320 est adopté, de même que l'amendement rédactionnel n° 49.
L'article 2 bis est adopté dans la rédaction issue des travaux de la commission.
Article 2 ter
Mme Catherine Deroche, rapporteure . - L'amendement n° 321 supprime cet article, qui prévoit une sensibilisation des jeunes à la prévention des conduites à risque pour la santé lors des journées défense et citoyenneté (JDC). Cela ne relève pas à proprement parler des JDC. La sensibilisation aux conduites à risque, notamment en matière d'audition, serait trop tardive s'agissant de jeunes presque majeurs. Les participants à la journée doivent déjà attester de la réalisation d'un examen de santé dans les six mois précédents. La prévention des troubles de l'audition doit intervenir beaucoup plus tôt.
M. Philippe Mouiller . - Il s'agit d'un message fondamental, même s'il arrive tardivement. L'impact sur la jeunesse est tel qu'il a toute sa place au sein de la JDC.
Mme Catherine Génisson . - Même avis. Le service militaire permettait de détecter certains problèmes de santé. Outre les messages à visée générale, une prise en compte plus individuelle des participants à ces journées serait souhaitable.
M. Jean-Baptiste Lemoyne . - Nous chargeons tant ces journées qu'il faudrait prévoir tout une semaine de la citoyenneté ! Dans la lignée du Livre blanc, le Gouvernement a voulu les recentrer sur la défense nationale. Cet article ne va pas dans ce sens.
M. Olivier Cadic . - Après l'information sur les directives anticipées, on veut ajouter encore une mission à ces journées. Il faut les recadrer.
M. Jean-Louis Tourenne . - Nous considérons tous que la prévention est essentielle. Il s'agit d'abord de sensibiliser, sans craindre la répétition, aux risques encourus lorsqu'on ne respecte pas un certain nombre de règles de vie. Or nous avons supprimé des dispositifs relatifs à la sensibilisation de l'enfance, à l'Université, à présent à la JDC... La sensibilisation repose sur la répétition, qui n'est pas source de complexité mais de pédagogie.
M. Michel Forissier . - Un message délivré une fois au cours d'une journée n'est pas porteur ; l'accent doit être mis sur le système éducatif, dans la durée. On charge inutilement les lois d'affirmations de principes.
Mme Isabelle Debré . - La répétition peut être source de contentieux, car la formulation différente des mêmes éléments dans plusieurs lois crée une insécurité juridique.
Mme Catherine Deroche, rapporteure . - Distinguons la répétition législative de celle du message, gage d'efficacité. La JDC concentre en un jour un enseignement sur les enjeux et les objectifs généraux de la défense, les moyens civils et militaires et leur organisation, le service civique, les autres formes de volontariat, les périodes militaires d'initiation et de perfectionnement à la défense nationale, les possibilités d'engagement militaire, les droits et devoirs du citoyen, les enjeux du renforcement de la cohésion nationale et la mixité sociale, auxquels on ajoute la prévention des risques, les missions de services de secours et les gestes de premier secours, l'évaluation des apprentissages fondamentaux de la langue française et une information générale sur le don du sang, de plaquettes, de gamètes, de moelle osseuse, d'organes... On peut toujours ajouter les troubles de l'audition, je n'en fais pas un casus belli, mais reconnaissez que la journée est déjà chargée.
Mme Aline Archimbaud . - Ce n'est pas une répétition pour tout le monde. Des milliers de jeunes, qui échappent à tous les réseaux, sont censés participer à cette journée. Quel sens donner au projet de loi si tous les articles sur la prévention sont supprimés ?
M. Alain Milon, président, rapporteur . - Ce n'est pas vrai.
Mme Aline Archimbaud . - Je rappelle que nous examinons une loi de santé publique. On ne peut pas en ôter tous les éléments qui ont trait à la prévention, alors que chacun reconnait qu'il faut un rééquilibrage entre curatif et préventif.
Mme Catherine Deroche, rapporteure . - Nous enlevons les articles purement déclaratifs ou qui font doublon avec les dispositions déjà inscrites dans les lois antérieures.
M. Alain Milon, président, rapporteur . - Nous retirons uniquement les articles du texte qui font doublon avec des articles existant déjà dans le code de la santé publique. Puisque vous voulez que les citoyens comprennent notre travail afin de pratiquer eux-mêmes la prévention, donnez-leur donc à lire les 3 805 pages du code de la santé publique. Ils vous diront que vous êtes fous ! Nous ne vous avons proposé jusqu'à présent que la suppression d'articles purement déclaratifs.
L'amendement n° 321 est adopté. L'article 2 ter est supprimé.
Article 2 quater
L'amendement rédactionnel n° 322 est adopté.
L'article 2 quater est adopté dans la rédaction issue des travaux de la commission.
Article 3
L'amendement n° 27 est déclaré irrecevable.
L'article 3 est adopté sans modification.
Article 3 bis
Mme Catherine Deroche, rapporteure . - L'article 3 bis, que mon amendement n° 323 supprime, reconnaît le droit pour toute personne d'être informée sur les méthodes contraceptives et d'en choisir une librement. Le principe général du droit à l'information prévu à l'article L. 1111-2 du code de la santé publique et le principe du droit au consentement consacré à l'article L. 1111-4 existent déjà. C'est un doublon.
Mme Laurence Cohen . - Le travail de nos rapporteurs, répétitif, est pédagogique. Je le désapprouve, mais je l'entends. Toutefois, leur position sur la contraception et l'interruption volontaire de grossesse ne tient pas compte des réalités, c'est-à-dire de la nécessité de réaffirmer, dans une loi de santé, l'importance de l'information. Toutes les études montrent que l'utilisation de la pilule recule. Nous devons tenir compte le niveau de conscience de la population pour le faire évoluer.
Mme Catherine Deroche, rapporteure . - Cela figure déjà dans le code de la santé publique.
Mme Catherine Génisson . - Il y a eu trop de messages discordants sur la contraception. Entre le déremboursement des pilules de troisième génération, la mauvaise différentiation des jeunes entre la contraception par la pilule et par le préservatif et l'augmentation du nombre de grossesses précoces, ce sujet mérite un focus particulier.
M. Jean-Marie Vanlerenberghe . - Il y a un problème de méthode. Quand la loi s'est déjà prononcée sur un sujet, pourquoi y revenir ? Appliquons ce que nous prônons contre l'excès de lois, trop bavardes, trop réglementaires. Légiférer n'est pas informer !
Mme Catherine Deroche, rapporteure . - Nous supprimons des articles qui doublonnent ceux du code de la santé publique. Loin de tout supprimer, nous élargissons à l'ensemble des mineurs la dérogation à l'information et au recueil du consentement parental pour les sages-femmes et les infirmiers. L'article 3, qui porte sur l'accès à la contraception d'urgence des élèves du second degré, est maintenu, tout comme le dispositif d'information des jeunes en insertion professionnelle sur l'examen de santé gratuit. Nous supprimons simplement les redites. Ensuite, le travail s'effectue sur le terrain, pas dans la loi.
L'amendement n° 323 est adopté. L'article 3 bis est supprimé.
L'article 4 est adopté sans modification.
Article additionnel après l'article 4
Mme Catherine Deroche, rapporteure . - Je demande le retrait de l'amendement n° 454 limitant à 33 cl la contenance des canettes pour les bières titrant à plus de 5,5 %, afin de limiter l'incitation à l'alcoolisation excessive. Cette disposition est de nature réglementaire.
Mme Laurence Cohen . - Je le maintiens.
L'amendement n° 454 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'objet de l'amendement n° 455, qui impose une distance minimale entre un affichage publicitaire pour une boisson alcoolisée et un établissement scolaire, relève d'un décret en Conseil d'État prévu par le code de la santé publique. Retrait ?
M. Alain Milon, président, rapporteur . - Cette disposition existe et relève d'un décret en Conseil d'État, selon le 3° de l'article L. 3323-2 du code de la santé publique. C'est purement réglementaire.
L'amendement n° 455 n'est pas adopté.
L'article 4 bis demeure supprimé.
Article 5
Mme Catherine Deroche, rapporteure . - L'amendement n° 108 prévoit l'expérimentation de l'étiquetage nutritionnel. Ce dispositif n'est que facultatif et a fait l'objet de nombreuses études scientifiques : ne retardons pas son entrée en vigueur. Retrait ?
M. Gilbert Barbier . - Je ne suis pas favorable à cet amendement au vu des antécédents en la matière, notamment le pictogramme de femme enceinte sur les bouteilles imposé par notre ancienne collègue Anne-Marie Payet, dont nous constatons le peu d'efficacité...
L'amendement n° 108 est retiré.
Mme Catherine Deroche, rapporteure . - L'amendement n° 225 ajoute un étiquetage sur les additifs alimentaires. Ne multiplions pas les étiquetages nutritionnels. Un travail est en cours avec les industriels et les organisations de sécurité des aliments pour trouver un dispositif clair pour les utilisateurs. Un tel ajout complexifierait le dispositif. Retrait ou avis défavorable.
L'amendement n° 225 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 137 prévoit la consultation du Conseil national de l'alimentation (CNA) sur l'étiquetage nutritionnel. J'y suis défavorable car le CNA n'est pas une instance scientifique, contrairement à l'Anses.
L'amendement n° 137 n'est pas adopté.
L'article 5 est adopté sans modification.
Article additionnel après l'article 5
Mme Catherine Deroche, rapporteure . - L'amendement n° 226 instaure une taxe spéciale sur les édulcorants de synthèse. Nous avons déjà eu le débat. Avis défavorable.
Mme Aline Archimbaud . - À chaque fois que nous avons présenté cette mesure dans les projets de loi de financement de la sécurité sociale successifs, il nous a été répondu qu'elle relevait du projet de loi de santé... Lisez donc l'histoire de la création de l'aspartame et de l'autorisation très contestée donnée à ce produit aux États-Unis. La société Monsanto, qui le fabrique, a quelques moyens d'influence. Plusieurs études indépendantes mettent en lumière des dangers réels. Cette question n'est ni anecdotique, ni une lubie.
M. Michel Amiel . - Si ce produit est dangereux, il ne faut pas le taxer mais l'interdire.
Mme Catherine Deroche, rapporteure . - Lors de notre rapport avec Yves Daudigny sur la fiscalité comportementale, nous avons constaté qu'il existait des doutes sur les lobbies, y compris sucriers, que l'on peut retrouver derrière certaines études... Mieux vaut être prudent et s'en tenir aux préconisations de l'Agence européenne et de l'Anses.
M. Alain Milon, président, rapporteur . - Je propose de soutenir le Gouvernement, qui s'est engagé à ne pas créer de nouvelles taxes.
L'amendement n° 226 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 229 porte sur l'huile de palme. Nous n'allons pas non plus rouvrir ce débat.
Mme Aline Archimbaud . - C'est l'amendement Nutella.
Mme Catherine Deroche, rapporteure . - Vous avez le soutien de Mme Royal.
Mme Aline Archimbaud . - Là aussi, on nous a dit que qu'il relevait d'un projet de loi de santé. Les médecins nous alertent.
Mme Catherine Deroche, rapporteure . - Il faut en effet une information sur la composition de certains produits, dont l'étiquetage nutritionnel sera le support. Notre rapport, avec Yves Daudigny, souligne l'hétérogénéité des taxations sur les différentes huiles, les plus saines n'étant pas forcément les moins taxées. Nous avons demandé une harmonisation, qui ne relève pas de la loi. Nous renouvellerons notre demande à la ministre en séance.
M. Alain Milon, président, rapporteur . - Préférons la bonne huile d'olive de Provence.
L'amendement n° 229 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 456 demande un rapport sur la maladie coeliaque. C'est un vrai sujet... Néanmoins, je suis la jurisprudence sur les rapports et demande son retrait.
Mme Laurence Cohen . - Cette maladie est un vrai problème. L'intolérance au gluten, assez méconnue, augmente, avec de graves conséquences sur la santé. Votre jurisprudence est à géométrie variable : soit le Sénat ne demande plus jamais de rapport, soit on réfléchit ensemble, au-delà des positions partisanes, pour savoir s'il s'agit d'un vrai problème de santé. Nous sommes limités par l'article 40 et ne pouvons guère proposer d'alternatives. Un rapport peut nourrir la réflexion. Je souhaite que les rapporteurs bougent pour tenir compte de nos échanges.
Mme Catherine Génisson . - Nos rapporteurs éludent la question des rapports en parlant d'évaluation annuelle. Nous pouvons faire de même !
La maladie coeliaque est grave et très invalidante. Les diagnostics sont à la fois en excès et par défaut. Ce rapport est important, s'agissant d'un vrai problème de santé publique.
M. Michel Amiel . - La maladie coeliaque est grave et insuffisamment connue, y compris des médecins, qui posent parfois un diagnostic tardif. Je ne suis pas certain qu'un rapport améliore les connaissances. En revanche, il est important de souligner que le financement, non du traitement mais de la prise en charge des aliments sans gluten, extrêmement chers, est notoirement insuffisant. Il faudra l'étudier dans le cadre du PLFSS.
M. Georges Labazée . - J'ai vu circuler plusieurs amendements sur cette maladie, dont certains signataires sont atteints. La commission devra se positionner.
M. Gilbert Barbier . - Cette maladie est connue depuis plus de 70 ans et fait l'objet d'un dépistage à la naissance. Allons-nous nous transformer en académie de médecine, avec ce rapport ? Lisez donc les publications scientifiques. On confond cette maladie et l'intolérance au gluten, dont on sait qu'elle est exceptionnelle mais qui donne lieu à toute une opération commerciale. On peut demander à l'OPECST de se pencher sur ce sujet, qui relève plus des sociétés savantes que de notre assemblée.
M. Yves Daudigny . - Je suis très favorable à cet amendement. Il y a une interrogation très forte sur les effets du gluten sur la santé. J'ai constaté dans mon entourage des cas d'intolérance partielle.
Mme Catherine Deroche, rapporteure . - Je rejoins Gilbert Barbier : la maladie coeliaque est invalidante, mais les moyens d'information de la population et des professions médicales relèvent davantage de l'académie de médecine que du gouvernement.
Mme Catherine Génisson . - L'intolérance au gluten est différente de la maladie coeliaque. La perception qu'en a l'opinion publique est inappropriée. Un rapport du Gouvernement au Parlement, grand public, est tout à fait opportun.
M. Gérard Roche . - Tout le monde a raison, à la fois sur la maladie coeliaque et sur les intolérances qui entraînent un inconfort de vie. Gilbert Barbier a raison d'évoquer les lobbies commerciaux. Nous devons nous appuyer sur les avis médicaux car le mandat ne crée pas la compétence.
L'amendement n° 456 n'est pas adopté.
Article additionnel avant l'article 5 bis A
Mme Catherine Deroche, rapporteure . - L'amendement n° 262 crée un label « démarche agricole d'intérêt nutrition et environnement ». Le code rural prévoit déjà que les denrées alimentaires et les produits agricoles non alimentaires peuvent bénéficier d'un label rouge attestant qu'ils « possèdent des caractéristiques spécifiques établissant un niveau de qualité supérieure ». Je suggère de retirer cet amendement et de le redéposer en séance afin d'obtenir l'avis du Gouvernement sur la pertinence d'un nouveau label.
M. Gérard Roche . - Cet amendement tombe bien, à l'heure où les agriculteurs essaient de revaloriser leur image. Beaucoup de producteurs adoptent une démarche de qualité. Nous suivons la proposition de la rapporteure.
L'amendement n° 262 est retiré.
Article 5 bis A
Mme Catherine Deroche, rapporteure . - Il s'agit d'interdire la mise à disposition de fontaines de boissons sucrées, pratique dite du free-refill, qui tend à se développer. Le dispositif actuel vise les boissons « en libre-service, payant ou non », ce qui peut être interprété comme incluant les boissons achetées à l'unité dans les distributeurs. Mon amendement limite l'interdiction aux fontaines proposant une offre « à volonté », c'est-à-dire sans limitation de quantité et non en libre-service avec des jetons ou de la monnaie. Par cohérence, il déplace le dispositif dans les dispositions du code de la santé relatives à la prévention de l'obésité et du surpoids et procède à des ajustements rédactionnels.
M. Philippe Mouiller . - Le dispositif porte bien sur les boissons en libre-service payant et gratuit ?
Mme Catherine Deroche, rapporteure . - Oui, dès lors que l'offre est à volonté. Il nous a été souligné qu'en interdisant le libre-service, on incluait tous les distributeurs automatiques. Il ne faut pas inciter au développement d'offres de boissons sucrées à volonté auprès des jeunes.
M. Philippe Mouiller . - Il s'agit d'un important argument commercial de certaines chaînes de restauration.
Mme Corinne Imbert . - Ne faudrait-il pas préciser qu'il s'agit d'une offre à volonté « gratuite » ?
Mme Catherine Deroche, rapporteure . - L'article vise l'offre payante et gratuite car il s'agit souvent d'une prestation à prix forfaitaire, avec boisson à volonté.
L'amendement n° 324 est adopté. L'amendement n° 154 devient sans objet.
L'article 5 bis A est adopté dans la rédaction issue des travaux de la commission.
Article 5 bis B
Mme Catherine Deroche, rapporteure . - Mon amendement n° 325 supprime l'article 5 bis B qui prévoit la participation de l'Union nationale des caisses d'assurance maladie (Uncam) et de l'Union nationale des organismes d'assurance maladie complémentaire (Unocam) à la concertation préalable à l'élaboration du programme national relatif à la nutrition et à la santé (PNNS). Il n'appartient pas à la loi de dresser la liste de l'ensemble des organismes associés à cette concertation.
Mme Catherine Génisson . - Ces deux organismes participeront à la prise en charge budgétaire, il n'est pas illégitime qu'ils aient voix au chapitre. La prévention, pour être efficace, doit être reconnue et rémunérée. Je ne comprends pas l'objet de cet amendement.
Mme Catherine Deroche, rapporteure . - Ces deux organismes sont déjà définis à l'article 1 er comme associés à la stratégie nationale de santé. Nous n'avons pas souhaité le répéter, dans ce cas particulier, ni limiter la participation au PNNS à ces deux seuls organismes.
L'amendement n° 325 est adopté. L'article 5 bis B est supprimé.
L'article 5 bis est adopté sans modification.
Article 5 ter
Mme Catherine Deroche, rapporteure . - L'article 5 ter, que supprime mon amendement n° 326, précise que les campagnes de lutte contre l'obésité et le surpoids menées sous l'égide de l'Institut national de prévention et d'éducation pour la santé (Inpes) promeuvent l'activité physique régulière et les modes de déplacement actifs. Il n'appartient pas à la loi de définir le contenu de ces campagnes de sensibilisation.
L'amendement n° 326 est adopté et l'article 5 ter est supprimé.
L'amendement n° 117 devient sans objet.
Article 5 quater
Mme Catherine Deroche, rapporteure . - Mon amendement n° 327 déplace les dispositions de l'article 5 quater dans un nouveau chapitre du code de la santé publique relatif à la lutte contre la maigreur excessive. Il intègre par la même occasion le dispositif prévu à l'article 5 quinquies B sur l'information sur les photographies retouchées de mannequins en élargissant sa portée à toutes les images publicitaires. Il précise que l'obligation repose sur les annonceurs, clarifie la disposition relative à l'amende encourue et procède à des ajustements rédactionnels. Nous avons reçu depuis des propositions pour affiner le dispositif sur les photographies retouchées et verrons en séance.
Mme Catherine Génisson . - Selon l'article L. 3233-1, « la politique de santé contribue à la prévention et au diagnostic précoce de l'anorexie mentale, notamment en luttant contre la valorisation de la minceur excessive ». Or l'anorexie mentale est une maladie psychiatrique.
Les anorexiques mentaux peuvent être influencés par les codes esthétiques, mais le déséquilibre est bien plus profond. L'amalgame pose problème.
Mme Catherine Deroche, rapporteure . - Nous avons repris la rédaction de l'Assemblée nationale.
M. Michel Amiel . - Il faut retirer l'anorexie mentale de cet article. C'est une maladie psychiatrique à part entière, qui ne peut en aucun cas être suscitée par des campagnes publicitaires. Recentrons l'article sur la valorisation de la minceur excessive.
Mme Catherine Deroche, rapporteure . - Écrivons : « La politique de santé contribue à la lutte contre la valorisation de la minceur excessive. »
L'amendement n° 327 ainsi modifié est adopté.
L'article 5 quater est adopté dans la rédaction issue des travaux de la commission.
Article 5 quinquies A
Mme Catherine Deroche, rapporteure . - La notion de délit inscrite à l'article 5 quinquies A, que supprime mon amendement n° 328, est contestée car elle pénalise les symptômes d'une maladie, ce qui est contre-productif.
Mme Michelle Meunier . - Vous venez pourtant de dire qu'il fallait déconnecter la maladie mentale des effets d'une maigreur excessive ! Pourquoi supprimer cet article ?
Mme Catherine Deroche, rapporteure . - Nous supprimons la notion de délit d'incitation à la maigreur excessive, s'agissant de sites créés par des personnes malades.
M. Alain Milon, président, rapporteur . - En pénalisant ces sites, on pénalise des malades de l'anorexie qui ont besoin d'être soutenus et non punis.
M. Georges Labazée . - L'article aurait mérité d'être réécrit.
M. Alain Milon, président, rapporteur . - L'amendement le supprime dans sa rédaction actuelle. Vous pourrez présenter en séance un amendement qui le réécrit.
Mme Catherine Deroche, rapporteure . - Les associations, les chercheurs, les patients, leur entourage nous ont expliqué que la création d'un délit d'incitation à la maigreur excessive débouchant de facto sur l'anorexie posait problème aux personnes qui pourraient être poursuivies, et qui sont malades.
Mme Laurence Cohen . - Je comprends les motivations de la rapporteure, mais il existe aussi des personnes mal intentionnées qui profitent de la fragilité de certains, et qui méritent d'être poursuivis. Il faudrait que la commission trouve une rédaction.
Mme Patricia Schillinger . - Dans le rapport que j'ai signé sur le sujet, nous avions changé la formulation employée après la proposition de loi de Valérie Boyer sur la maigreur extrême. On ne peut pas inciter à l'anorexie, qui est une pathologie. Beaucoup d'efforts ont été faits. J'ai été sollicitée par les associations, qui ne souhaitent pas la pénalisation. J'essaie de trouver les sites concernés sur Internet, mais les personnes qui souffrent d'anorexie sont souvent entre elles et les sites bloqués.
M. Alain Milon, président, rapporteur . - Nous supprimons cet article pour le retravailler.
M. Gérard Roche . - Il faut bien distinguer l'anorexie mentale, qui est une maladie psychiatrique, et les critères de beauté de la mode qui valorisent la maigreur - à tort, à mon avis ! Il existe aussi des comportements nutritionnels à la limite de la pathologie, dans la mode ou le sport, notamment : difficile de repérer les situations sous-jacentes.
L'amendement n° 328 est adopté et l'article 5 quinquies A est supprimé.
Article 5 quinquies B
L'amendement n° 329 est adopté et l'article 5 quinquies B est supprimé.
Article 5 quinquies C
Mme Catherine Deroche, rapporteure . - Comme l'a montré une récente étude de l'UFC Que Choisir, intitulée « Alimentation en Ehpad, une politique de prévention s'impose », la question de la dénutrition dans les Ehpad renvoie avant tout aux bonnes pratiques des établissements en matière de programmation des heures de repas et de respect des recommandations sur l'équilibre nutritionnel. Les outils de suivi sont nombreux : recueil d'actions pour l'amélioration de l'alimentation en Ehpad des ministères de la santé et de l'alimentation, recommandations de la Haute Autorité de santé. Il est préférable de s'y référer plutôt que de l'inscrire dans la loi. Mon amendement n° 330 supprime l'article 5 quinquies C.
M. Gérard Roche . - Je me réjouis de la suppression de cet article qui jetait le discrédit sur les personnels des Ehpad qui exercent un métier très dur et sont globalement remarquables, même s'il peut se produire quelques dérives.
Mme Catherine Génisson . - Je veux aussi souligner l'investissement de ces personnels, mais sans les discréditer, il est bon de les sensibiliser et de les former sur des sujets importants pour le suivi des personnes âgées, qu'ils sont parfois seuls à accompagner, a fortiori quand elles sont aussi porteuses de pathologies. Cet article ne me choque pas.
M. René-Paul Savary . - Les problèmes alimentaires les plus importants sont rencontrés à domicile et non dans les Ehpad.
L'amendement n° 330 est adopté et l'article 5 quinquies C est supprimé.
Article additionnel après l'article 5 quinquies C
L'amendement n° 457 devient sans objet.
Article 5 quinquies D
Mme Catherine Deroche, rapporteure . - Mon amendement n° 331 porte sur les modalités de calcul de l'indice de masse corporelle (IMC) minimale qui sera appliqué aux personnes désirant exercer la profession de mannequin. La mention « en divisant son poids par sa taille élevée au carré » me paraît inutile. Il me semble plus simple de laisser la HAS déterminer le calcul.
Mme Corinne Imbert . - D'accord, mais pourquoi laisser la HAS déterminer les modalités de calcul de l'IMC alors que c'est l'Organisation mondiale de la santé (OMS) qui les définit ? Comme pour l'obésité et le surpoids, ne faudrait-il pas plutôt déterminer les écarts au-delà desquels on parle de maigreur excessive ?
M. Michel Amiel . - L'indice de masse corporelle est un paramètre parmi d'autres. Selon le morphotype et le caractère sportif de la personne, l'IMC peut indiquer une maigreur pathologique ou non. Il faut plutôt s'appuyer sur la notion de morbidité qui peut accompagner une surcharge pondérale ou une maigreur excessive.
M. Jean-Baptiste Lemoyne . - L'IMC ne peut pas être le seul critère, en effet. Quels sont les retours d'expérience des législations similaires adoptées en Espagne et en Israël ? N'oublions pas que Paris est la capitale de la mode.
Mme Catherine Deroche, rapporteure . - L'Assemblée nationale a confié à la HAS le soin de calculer cet indice pour les mannequins. La HAS nous a dit qu'elle était en mesure de le faire.
M. Michel Amiel . -L'important n'est pas tant le calcul que l'usage qu'on en fait.
L'amendement n° 331 est adopté.
L'article 5 quinquies D est adopté dans la rédaction issue des travaux de la commission.
Article 5 quinquies E
Mme Catherine Deroche, rapporteure . - Mon amendement n° 332 impose à la personne mettant à la disposition du public un appareil de bronzage d'exiger que l'intéressé établisse la preuve de sa majorité, ce qui n'est pour l'heure qu'une simple faculté.
S'il est vrai que les dermatologues dénoncent un manque de formation des utilisateurs et une recrudescence de mélanomes malins, l'interdiction brutale des cabines de bronzage, préconisée par la commission de l'aménagement du territoire et du développement durable avec l'amendement n° 25, serait difficile à mettre en oeuvre dès la promulgation de la loi. À titre personnel, j'aurais souhaité un délai pour permettre aux fabricants et aux professionnels de se mettre en conformité et d'être indemnisés. Je préfère en rester au texte actuel, mais en imposant la preuve de la majorité des utilisateurs. Défavorable également à l'amendement n° 19, en retrait par rapport au texte.
Mme Catherine Génisson . - Je suis favorable à l'amendement n° 332, mais il pose un problème de fond. Comment une esthéticienne peut-elle exiger une carte d'identité ? Pour l'alcool, la législation est précise. Ici, qu'en est-il ?
M. Michel Amiel . - Je sors de ma modération habituelle : il faut interdire ces appareils. L'amincissement de la couche d'ozone est aussi l'un des facteurs de la recrudescence des mélanomes, mais ce n'est pas la peine d'en rajouter avec ces appareils. Je suis pour une interdiction pure et simple.
M. Gilbert Barbier . - L'interdiction aboutira à l'installation de cabines clandestines, dès lors qu'il y a une demande. Je n'y suis pas favorable. Quid de la mère de famille qui accompagne sa fille de 17 ans. Cet amendement sera difficile à appliquer.
Mme Chantal Deseyne . - Je suis cosignataire de l'amendement n° 19, qui n'interdit pas les cabines mais les encadre. Sinon, autant interdire le soleil et les plages ! Et pourquoi pas le tabac ? Renseignons, conseillons, les utilisateurs sont suffisamment avertis et responsables pour faire leur choix.
M. Yves Daudigny . - Je suis favorable à une interdiction totale prenant en compte les conséquences économiques, car nous sommes face à un grave problème de santé publique. Les cabines de bronzage peuvent provoquer des mélanomes, on le sait.
M. Jean-François Longeot , rapporteur pour avis de la commission de l'aménagement du territoire et du développement durable. - Il y aura déjà un délai, jusqu'à la date d'entrée en vigueur de la loi. Je ne peux rectifier l'amendement n° 25 car c'est celui de la commission de l'aménagement du territoire. Nous verrons en séance.
Mme Patricia Schillinger . - Quid des dermatologues qui utilisent des cabines ?
Mme Isabelle Debré . - Ils s'en servent pour soigner le psoriasis et pour la dépigmentation de la peau.
Mme Aline Archimbaud . - Il serait préférable de ne pas être confronté à un choix binaire en séance. Envisageons des dérogations pour les soins spécifiques des dermatologues, et ajoutons des délais. Si le choix est réduit à pour ou contre, c'est ce dernier qui l'emportera, ce qui serait dommage. N'attendons pas dix ans !
Mme Catherine Deroche, rapporteure . - Le texte, qui interdit ces cabines aux moins de 18 ans - les jeunes filles de 17 ans ne sont pas toujours accompagnées de leur mère - précise que l'on peut demander la production d'une pièce d'identité. Il faut que ce soit une obligation, non une simple faculté.
Les dermatologues sont opposés à l'utilisation de lampes flash par les esthéticiennes. Ces traitements, qui peuvent provoquer des brûlures, doivent être pratiqués par des dermatologues. Pourquoi ne pas créer des assistants spécialisés en dermatologie ? Les dermatologues sont conscients des conséquences économiques d'une telle interdiction, ce qui suppose de prévoir un délai, le temps d'amortir le matériel. Nous aurons le débat en séance.
L'amendement n° 332 est adopté.
Les amendements n os 19 et 25 deviennent sans objet.
L'article 5 quinquies E est adopté dans la rédaction issue des travaux de la commission.
Article 5 quinquies
Mme Catherine Deroche, rapporteure . - Les amendements n os 21 et 149 transposent la directive européenne relative à l'interdiction des arômes pour ce qui concerne la date d'entrée en vigueur. Le projet de loi prévoit une application anticipée de la mesure en France pour les arômes contenus dans les papiers, les filtres ou encore les capsules, alors que la directive prévoit une entrée en vigueur en 2020. Nous avons pris l'option du réalisme et privilégié une entrée en vigueur harmonisée au niveau européen. Avis favorable.
Les amendements n os 21 et 149 sont adoptés. Les amendements n os 94 et 270 deviennent sans objet.
L'article 5 quinquies est adopté dans la rédaction issue des travaux de la commission.
Article 5 sexies A
Mme Catherine Deroche, rapporteure . - Dans le même esprit, l'amendement n° 333 et d'autres identiques suppriment l'article 5 sexies A afin de s'en tenir à la date d'entrée en vigueur de l'interdiction des cigarettes à capsule, prévue par la directive européenne.
Les amendements de suppression n os 333, 22, 150 et 271 étant adoptés, l'article 5 sexies A est supprimé.
Article 5 sexies
Mme Catherine Deroche, rapporteur . - Le texte adopté par l'Assemblée nationale modifie l'article L. 3511-3 du code de la santé publique, en particulier son dernier alinéa, à deux articles différents : l'article 5 sexies (extension de l'interdiction de la publicité aux dispositifs de vapotage), et l'article 5 octies (interdiction du mécénat). Pour la clarté du texte, l'amendement n° 334 fusionne ces deux articles.
Il n'est pas opportun d'élargir le champ de la majoration de la sanction dite de « 50 % de l'opération » à l'interdiction à la vente de certains produits et à la teneur des cigarettes en divers ingrédients. Aussi ces dispositions ne sont-elles pas reprises au présent article.
L'état du droit permet d'ores et déjà de n'autoriser la publicité que dans les publications professionnelles destinées à un public bien défini. Quant à la mention des avertissements sanitaires, elle correspond également à l'état du droit. L'article L. 3512-2 du code de la santé publique prévoit que les infractions à la législation sur la publicité sont punies de 100 000 euros d'amende et, qu'en cas de récidive, le tribunal peut interdire pour une durée de un à cinq ans la vente des produits qui ont fait l'objet de l'opération illégale.
C'est pourquoi vos rapporteurs vous proposent de supprimer cette disposition relative à la restriction de la publicité dans les publications professionnelles.
M. Jean-Baptiste Lemoyne . - L'adoption de cet amendement ferait tomber mon amendement n° 273, qui maintient l'autorisation de la publicité pour le tabac dans les revues spécialisées. En fusionnant les articles 5 sexies et 5 octies, maintenez-vous cette interdiction, et celle du mécénat de la part des distributeurs ?
Mme Catherine Deroche, rapporteure . - Votre amendement est satisfait pour ce qui concerne les publications professionnelles. En revanche, nous maintenons l'interdiction du mécénat par les distributeurs.
L'amendement n° 334 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 272 revient sur l'interdiction des affichettes dans les débits de tabac qui constituaient une exception résiduelle à l'interdiction générale de publicité. Le Conseil constitutionnel avait considéré, en 1990, cette exception résiduelle comme une condition de la validité de l'interdiction générale de la publicité pour les produits du tabac.
L'objectif est d'aller vers une diversification progressive des activités des buralistes dont les clients peuvent venir pour se procurer d'autres produits ou services que le tabac. Il est peu probable que cette publicité influe sur la décision d'achat des consommateurs de tabac. Demande de retrait ou avis défavorable.
M. Jean-Baptiste Lemoyne . - Je maintiens l'amendement !
L'amendement n° 272 n'est pas adopté. L'amendement n° 273 devient sans objet.
L'article 5 sexies est adopté dans la rédaction issue des travaux de la commission.
Article 5 septies A
Mme Catherine Deroche, rapporteure . - L'amendement n° 148 fixe les modalités de la preuve de la majorité pour les ventes de « e-liquides » par automates. Il est satisfait puisqu'il est nécessaire de présenter une carte d'identité pour accéder à ces automates. Avis défavorable.
L'amendement n° 148 n'est pas adopté.
L'article 5 septies A est adopté sans modification.
Article 5 septies
Mme Catherine Deroche, rapporteure . - L'amendement n° 335 supprime l'article 5 septies. Il convient de laisser le soin au préfet de définir la distance entre les nouveaux débits de tabacs et les lieux protégés, plutôt que de demander au Conseil d'État de définir une distance au niveau national, qui pourrait être moins adaptée.
Mme Catherine Génisson . - Est-ce une adaptation des dispositions existantes pour les débits de boisson ?
Mme Catherine Deroche, rapporteure . - Oui.
Mme Catherine Génisson . - Existe-t-il une distance réglementaire ?
Mme Catherine Deroche, rapporteure . - Elle est fixée par arrêté préfectoral.
Mme Anne Emery-Dumas . - Il est en effet préférable de laisser le soin aux préfets d'évaluer la distance appropriée. La notion n'a pas le même sens en milieu rural, dans les villages, où il y a encore des tabacs et des écoles, et dans une grande ville.
M. Jean-Baptiste Lemoyne . - Dans la rédaction actuelle du texte, cela poserait aussi problème en zone urbaine, où il y a parfois des tabacs à tous les coins de rue !
L'amendement de suppression n° 335 étant adopté, l'article 5 septies est supprimé. L'amendement n° 274 devient sans objet.
Article 5 octies
Mme Catherine Deroche, rapporteure . - Les principales dispositions de l'article 5 octies ont été insérées à l'article 5 sexies.
L'amendement de suppression n° 336 étant adopté, l'article 5 octies est supprimé. L'amendement n° 275 devient sans objet.
Article 5 nonies
Mme Catherine Deroche, rapporteure . - L'amendement n° 337 a pour objet de simplifier le dispositif de transparence prévu par l'article en visant les associations et les personnes soumises à déclarations d'intérêt et d'activité. Il reprend la sanction prévue par les articles 5 quaterdecies et 5 quindecies en cas de non-respect de l'obligation de publicité.
L'amendement n° 337 est adopté.
L'article 5 nonies est adopté dans la rédaction issue des travaux de la commission.
Article 5 decies
Mme Catherine Deroche, rapporteure . - L'amendement n° 136, les amendements de suppression n os 26 et 103 et les amendements n os 131 et 109 reviennent sur la mise en place du paquet neutre prévue par le texte. La question a été longuement débattue entre les rapporteurs. À la place du paquet neutre, nous sommes favorables à un retour à la présentation des paquets définie par la directive européenne : les avertissements sanitaires « recouvrent 65 % de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur ». Quelles sont les conséquences réelles du paquet neutre ? Les prix jouent un rôle déterminant. Ainsi, pour accompagner la mise en place du paquet neutre, l'Australie a porté le prix du paquet à 14 euros. L'effet sur la consommation de tabac du paquet neutre n'est pas prouvé, par rapport à celui de l'augmentation des prix.
La directive européenne présente en outre l'avantage d'être compatible avec le droit de la propriété intellectuelle, ce qui n'est pas anodin car des contentieux sont en cours. La ministre a constitué un groupe de travail avec d'autres pays sur le sujet. Nous ne sommes pas opposés à une mobilisation ultérieure, au niveau européen, pour aller plus loin sur le sujet.
Je soutiens les amendements et vous propose d'adopter la rédaction de l'amendement n° 136, qui transpose directement la directive européenne et couvre, en plus du paquet, les emballages extérieurs.
M. Alain Milon, président, rapporteur . - Je rappelle que l'Australie, qui a mis en place le paquet neutre, n'a pas de pays frontaliers.
Mme Isabelle Debré . - J'ai déposé l'amendement de suppression n° 26 pour plusieurs raisons. La première a trait au droit des marques et à la propriété intellectuelle. Le Conseil constitutionnel a rappelé, dans sa décision du 8 janvier 1991 relative à la loi Évin, que la marque est un élément du droit de propriété dont l'utilisation est protégée. L'article 5 decies comporte par conséquent un risque juridique. La deuxième est le risque de contrefaçon : les paquets portent des marquages techniques protégés par brevet, justement destinés à éviter la reproduction illégale. En troisième lieu, j'estime que nous sommes en pleine hypocrisie. Il faut en sortir. La ministre a récemment déclaré à la radio qu'elle souhaitait un monde sans tabac. Dans ce cas, pourquoi ne pas l'interdire ? Quand sortira-t-on du double langage ? Les augmentations successives du prix du tabac sont sans cesse utilisées pour gager des dépenses.
Mme Catherine Deroche, rapporteure . - Le tabac coûte davantage qu'il ne rapporte.
Mme Isabelle Debré . - En effet ! En quatrième lieu, l'article ne figurait pas dans le texte initial ; il a été ajouté par l'Assemblée nationale. Nous souhaitons donc sa suppression. Le paquet neutre entrera dans la pratique, sans besoin de passer par la loi. La ministre doit promouvoir une politique de concertation et d'harmonisation fiscale au niveau européen, plutôt que de prendre des décisions unilatérales.
M. Jean-Marie Morisset . - Nombre d'entre nous sont sollicités par leurs buralistes locaux. L'arrivée du paquet neutre dans des communes rurales de 600 habitants est-elle réellement de nature à faire baisser la consommation locale ? J'en doute. L'Europe a pris des options ; n'allons pas plus loin. Je soutiendrai la suppression de l'article.
M. Daniel Chasseing . - La vente du tabac est légale. La mise en place du paquet neutre contribuera à renforcer les circuits parallèles, qui représentent déjà 30 % des ventes et ne sont pas un phénomène exclusivement frontalier. Je suis donc favorable au paquet défini par la directive européenne.
M. René-Paul Savary . - J'ai co-signé un amendement de suppression, mais je soutiendrai l'amendement n° 136 présenté par M. Yung.
Mme Brigitte Micouleau . - Je partage la position de Mme Debré. Si nous voulons un monde sans tabac, interdisons-le ! Sénatrice de Haute-Garonne, avec Andorre et l'Espagne de l'autre côté, je suis bien placée pour connaître l'impact des trafics et des marchés parallèles. Le bureau de tabac est l'un des derniers commerces à animer le monde rural, et parfois le monde urbain ou périurbain. Aller plus loin que la directive européenne sera vécu comme une véritable injustice.
M. Jean-Baptiste Lemoyne . - Le porte-parole du Gouvernement a appelé jeudi dernier, lors de la table ronde sur l'élevage, à « ne pas surtransposer ». C'est un travers bien français. Les ministres successifs évoquent régulièrement la diversification des activités des bureaux de tabac mais les actes ne suivent pas. Le Premier ministre a annoncé la création de mille maisons de services au public... avant que La Poste déclare qu'elle les accueillerait dans ses bureaux. Les buralistes n'ont même pas été sollicités.
M. Yves Daudigny . - Nous sommes d'accord sur la nécessité de la lutte contre le tabagisme, et la France fait figure de mauvais élève à cet égard. Le paquet neutre est-il, pour autant, de nature à bloquer la consommation de tabac ? Je ne le crois pas, à plus forte raison quand nous sommes entourés de pays qui ne l'appliquent pas et que 20 % à 30 % des achats se font d'ores et déjà hors du réseau des buralistes. Il faut porter ce dossier, mais une mise en application dès le mois de mai 2016 n'est pas une bonne idée. La mise en oeuvre à cette date de la directive européenne m'apparaît comme une solution équilibrée.
Les achats à l'étranger peuvent être légaux ou illégaux : le trafic de cigarettes est souvent organisé par les fabricants eux-mêmes.
Enfin, nous ne saurions défendre les buralistes à travers le maintien de la vente de tabac. Il existe des initiatives en faveur de la diversification de leur activité, comme le compte Nickel qui offre la possibilité aux personnes de revenus modestes d'ouvrir un compte bancaire chez un buraliste. Il ne faut pas faire porter à cette profession la responsabilité du tabagisme dans notre pays. Il convient d'appliquer la directive européenne.
Mme Aline Archimbaud . - Le tabac fait plus de 66 000 victimes par an. Le paquet neutre concerne d'abord les jeunes de 15 à 19 ans, dont un tiers fument régulièrement.
Évitons l'immobilisme ; il faut écouter les buralistes, mais ceux-ci peuvent aussi avoir des idées pour se diversifier. Nous devons également renforcer les moyens de la lutte contre la contrebande et le trafic illicite ; faute de quoi, nous nous contenterons de déclarer que le tabac est dangereux, sans rien faire de concret. Le tabagisme est la première cause de mortalité évitable ! Si aucune mesure énergique n'est prise, le Parlement portera une grave responsabilité.
M. Georges Labazée . - Je représente un département limitrophe de l'Espagne où le trafic est important. L'Espagne est une voie d'approvisionnement privilégiée, ainsi que le Portugal, sur le circuit qui remonte des pays du Maghreb. Ne nous mettons pas en décalage avec la législation européenne.
M. Gérard Roche . - La lutte contre le tabagisme passe par la moralisation de tous, à commencer par l'État. Les taxes sur la vente de cigarettes doivent être affectées au financement de l'assurance maladie.
M. Jean-Noël Cardoux . - De tous les arguments avancés, j'en retiendrai un : nous nageons en pleine hypocrisie. Je soutiens l'amendement de suppression. S'il faut transposer la directive européenne, c'est au Gouvernement de s'en charger.
Mme Catherine Génisson . - Dans la lutte contre le tabac, sur laquelle nous sommes d'accord, il faut être le plus efficace possible. La directive européenne n'empêche pas la recherche d'une harmonisation fiscale. L'initiative du paquet neutre risque d'être mise en échec par la contrebande. Quant aux buralistes, ils ne veulent pas défendre le tabac mais simplement continuer à vivre, grâce à des initiatives comme les contrats d'avenir proposés par le député Frédéric Barbier.
Il faut enfin rendre le public jeune acteur de la prévention, grâce à des crédits déconcentrés dans le cadre des plans régionaux des ARS. Cela se pratique dans certains pays, avec de bons résultats.
Mme Laurence Cohen . - J'insiste sur l'accompagnement des personnes qui veulent arrêter de fumer. Cela peut coûter très cher. Le paquet neutre cristallise les oppositions, mais il n'épuise pas le sujet. Notre groupe s'abstiendra sur ces amendements et s'exprimera en séance.
Mme Catherine Deroche, rapporteure . - Je souhaite que la directive européenne soit intégrée dans le texte adopté par la commission. Nous reprochons suffisamment au Gouvernement de légiférer par ordonnances et de nous retirer nos prérogatives parlementaires ! L'amendement n° 109 proposé par le groupe UDI-UC transpose la directive mais ne mentionne que le paquet de cigarettes et non l'ensemble des conditionnements qui couvrent les objets comme les faux tubes de rouge à lèvre destinés à rendre les paquets plus « glamour ». Je propose que nous transposions dès maintenant la directive européenne sur l'ensemble des emballages.
M. Alain Milon, président, rapporteur . - Je partage la position de M. Daudigny qui veut que le débit de tabac soit considéré comme une agence de proximité. Nous sommes tous contre le tabac mais les buralistes doivent vivre décemment. Or le Gouvernement a pris récemment trois mesures qui vont dans le sens contraire : le paquet neutre, la dématérialisation du timbre fiscal et la création de mille maisons de services au public à laquelle les débits de tabac ne sont pas associés. Faites donc passer le message au Premier ministre que les buralistes pourraient accueillir ces maisons.
À la demande du groupe Les Républicains, je suspends la séance.
La réunion est suspendue puis reprend.
L'amendement n° 136 est adopté. Les amendements de suppression n os 26 et 103, ainsi que les amendements n os 131 et 109 deviennent sans objet.
L'article 5 decies est adopté dans la rédaction issue des travaux de la commission.
M. Alain Milon, président, rapporteur . - La suppression du paquet neutre emporte celle de l'article 5 terdecies, qui était un article de coordination.
M. Daniel Chasseing . - L'amendement n° 131 que j'ai présenté est différent des autres amendements devenus sans objet. Il est rédigé ainsi : « Les unités de conditionnement, les emballages extérieurs des cigarettes et du tabac à rouler doivent être conformes à la directive européenne 2014/40/UE. »
M. Alain Milon, président, rapporteur . - Nous en prenons acte.
Article 5 undecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 338 supprime la mise à disposition d'emplacements réservés à l'usage de la cigarette électronique dans les moyens de transport collectifs fermés, qui semble concrètement impraticable. Nous pouvons demander aux vapoteurs, comme aux fumeurs, de s'abstenir le temps du transport.
L'amendement n° 338 est adopté.
L'article 5 undecies est adopté dans la rédaction issue des travaux de la commission.
L'article 5 duodecies est adopté sans modification.
Articles additionnels après l'article 5 duodecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 230 demande un rapport sur les pistes d'amélioration de la traçabilité du tabac et de la lutte contre le commerce illicite. Notre pays va ratifier le protocole CCLAT (convention-cadre pour la lutte anti-tabac) ; le projet de loi a été déposé à l'Assemblée nationale. Le dispositif de traçabilité sera arrêté au niveau européen d'ici 2017 : un dispositif purement national serait coûteux et dépourvu d'intérêt. De plus, la traçabilité est surtout une mesure de protection du consommateur, assurée largement en France par le monopole de distribution des buralistes. Par définition, les produits de contrebande n'y entrent pas. Demande de retrait ou avis défavorable.
L'amendement n° 230 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 230 porte une injonction de saisine de l'Autorité de la concurrence par la ministre de la santé et prévoit la rédaction d'un rapport sur les soupçons d'entente illicite entre fabricants de tabac. Or il est loisible au ministre de saisir l'Autorité de la concurrence. Demande de retrait ou avis défavorable.
L'amendement n° 231 n'est pas adopté.
L'article 5 terdecies est supprimé.
Article 5 quaterdecies
Mme Catherine Deroche, rapporteure . - Les amendements n os 339 et 340 sont des amendements de conséquence, les dispositions de l'article ayant été insérées à l'article 5 nonies.
Les amendements de suppression n os 339 et 340 étant adoptés, l'article 5 quaterdecies est supprimé, ainsi que l'article 5 quindecies.
Article 5 sexdecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 341 traite des pouvoirs accordés aux agents des collectivités territoriales pour constater les infractions, notamment la vente de tabac aux mineurs. Notre amendement vise à mettre le texte en cohérence avec les missions de ces agents déjà définies par le code de la santé publique et les procédures définies par le code de sécurité intérieure.
M. Jean-Baptiste Lemoyne . - Cet amendement autorise-t-il les agents habilités à intervenir contre les vendeurs à la sauvette à proximité des bureaux de tabac ? J'ai déposé l'amendement n° 276 en ce sens.
Mme Catherine Deroche, rapporteure . - Oui. Un arrêté peut confier à la police municipale cette mission.
L'amendement n° 341 est adopté. L'amendement n° 276 devient sans objet.
L'article 5 sexdecies est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 5 sexdecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 138 prévoit que la délégation nationale à la lutte contre la fraude coordonne les actions en matière de lutte contre l'achat et le commerce illicite de tabac. Or il est satisfait, puisque celle-ci est compétente en matière de fraude douanière. Avis défavorable.
L'amendement n° 138 n'est pas adopté.
Article 5 septdecies
Mme Catherine Deroche, rapporteure . - Je propose la suppression de l'article 5 septdecies par l'amendement n° 342. Les peines effectivement prononcées en application de l'article 414 du code des douanes sont actuellement très inférieures au plafond prévu. Il n'y a donc pas lieu de le relever. L'article en question a également pour effet de criminaliser l'infraction, ce qui modifie la procédure (information judiciaire) et la juridiction compétente (cour d'assises) et ne devrait pas rendre la répression plus efficace.
Mme Catherine Génisson . - Ça se discute !
M. Alain Milon, président, rapporteur . - Ce sont les douanes qui nous l'ont fait savoir.
L'amendement de suppression n° 342 étant adopté, l'article 5 septdecies est supprimé.
Article 5 octodecies
Mme Catherine Deroche, rapporteure . - Un dispositif de traçabilité devrait être défini au niveau communautaire en 2017. La direction des douanes nous a fait savoir qu'il était inutile de prendre des mesures au niveau national avant l'entrée en vigueur de ce dispositif. L'amendement n° 343 supprime l'article 5 octodecies.
M. Jean-Baptiste Lemoyne . - L'amendement suivant, que j'ai présenté, va plus loin dans la mise en place de la traçabilité - jusqu'au débitant de tabac - mais il apparaît qu'il va également plus loin que les dispositions communautaires. Par conséquent, je le retire. Néanmoins, ne serait-il pas opportun de mettre en oeuvre une traçabilité au moins jusqu'au grossiste ?
Mme Catherine Deroche, rapporteure . - L'article 569 du code général des impôts définit déjà la traçabilité jusqu'à ce stade, mais la directive européenne doit en assurer la mise en oeuvre concrète. Je rappelle que la traçabilité concerne les achats transfrontaliers, lesquels sont légaux dans certaines limites.
L'article 569 du code général des impôts constitue une transposition anticipée de la directive, et l'article 5 octodecies prévoit la mise en oeuvre de mesures nationales d'audit des dispositifs de marquage et de traçabilité. Il n'est pas nécessaire dans l'attente d'une initiative au niveau européen.
M. Yves Daudigny . - Je ne suis pas d'accord. La traçabilité est issue du protocole de l'OMS signé à Séoul le 12 novembre 2012 et que le gouvernement propose de ratifier depuis le 29 avril dernier. Supprimer cet article serait un très mauvais signe. Certes, il ne porterait pas sur l'achat légal dans un pays voisin, mais seulement sur l'achat illégal. Mais cela reste important, malgré la suppression par la commission du paquet neutre.
Mme Catherine Deroche, rapporteure . - La traçabilité est importante même si, je le répète, elle est d'ores et déjà bien assurée dans notre pays grâce au monopole de distribution. Ajouter un autre dispositif dans cette loi santé enverrait certes un signal, mais sans portée concrète puisqu'il ne se passera rien au niveau national tant que les travaux entrepris au niveau communautaire ne seront pas terminés.
L'amendement n° 343 est adopté. L'amendement n° 277 est retiré.
L'article 5 octodecies est supprimé.
Article additionnel après l'article 5 octodecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 227, qui impose aux industriels du tabac de déclarer des données à l'administration française, y compris pour leurs activités exercées à l'étranger, n'est pas applicable concrètement, certaines informations étant couvertes par le secret des affaires et l'État n'ayant aucun titre pour les demander. Avis défavorable.
Mme Aline Archimbaud . - Le Parlement doit envoyer des signaux ; cela fait partie de ses missions. Il faut avoir les moyens de la traçabilité : certains importateurs au moins nous donneront des chiffres - ou alors, autant dire que rien n'est possible !
L'amendement n° 227 n'est pas adopté.
Article 5 novodecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 278 prévoit que l'homologation des prix du tabac ne peut intervenir si le différentiel entre le prix proposé et le prix moyen dans les pays frontaliers de la France n'excède pas 15 %. Cela part d'une bonne intention, mais les prix du tabac sont libres et l'arrêté d'homologation ne les fixe pas : il vérifie qu'ils sont identiques sur le territoire métropolitain. Retrait ou avis défavorable.
L'amendement n° 278 n'est pas adopté.
L'article 5 novodecies est adopté sans modification.
Article additionnel après l'article 5 novodecies
Mme Catherine Deroche, rapporteure . - L'amendement n° 228 déconnecte la hausse du droit de perception - qui n'existe pas pour les tabacs - de celle du droit de consommation. Cet amendement poursuit certainement un autre objectif que celui que sa rédaction laisse supposer. Retrait, sinon avis défavorable.
Mme Aline Archimbaud . - Nous le préciserons pour la séance.
L'amendement n° 228 est retiré.
Article 5 vicies
Mme Catherine Deroche, rapporteure . - Les amendements identiques n os 344 et 179 suppriment l'article 5 vicies, lequel, adopté après avis défavorable du Gouvernement, crée une contribution sur le chiffre d'affaires réalisé en France au titre de la vente au détail des tabacs manufacturés, envisagée de longue date, jamais réalisée. Viser le chiffre d'affaires présente l'inconvénient de ne pas taxer la création de richesse nette et de prélever potentiellement l'impôt à différents stades de la chaine de valeur. C'est en vertu de cet argument que l'extinction progressive de la contribution sociale de solidarité des sociétés est programmée.
Comme l'a indiqué la ministre en séance publique à l'Assemblée nationale, la plus grande part du chiffre d'affaires lié au tabac n'est pas réalisée en France, où il est majoritairement le fait d'importateurs, dont 85 % d'un fournisseur agréé. L'idée que ce fournisseur soit en mesure de répercuter la contribution dans ses relations commerciales sur ses propres fournisseurs semble très illusoire.
L'assiette - chiffre d'affaires sans les taxes et les droits de consommation -, d'après les chiffres fournis par le Gouvernement, soulève des interrogations, si l'on enlève des 17,9 milliards d'euros TTC en 2014 une TVA de 3 milliards d'euros et des droits de consommation sur les tabacs de 11,2 milliards d'euros. Confiscatoire ou non, cette nouvelle contribution n'est de toute façon pas nécessaire : les leviers d'une augmentation de la fiscalité des tabacs sont disponibles ailleurs. Je vous propose de supprimer ce dispositif dont le caractère opérationnel ne me semble pas démontré.
Les amendements identiques n os 344 et 179 sont adoptés.
L'article 5 vicies est supprimé.
Article 5 unvicies
Mme Catherine Deroche, rapporteure . - L'amendement n° 345 supprime l'article, considérant que, les peines existantes étant sous-employées, il n'y a pas lieu de les durcir.
L'amendement n° 345 est adopté.
L'article 5 unvicies est supprimé.
Article 5 duovicies
Mme Catherine Deroche, rapporteure . - Ce rapport sur le paquet neutre est devenu sans objet.
Les amendements de suppression identiques n os 346 et 104 sont adoptés.
L'article 5 duovicies est supprimé.
L'article 6 est adopté sans modification, ainsi que l'article 6 bis.
Article 6 ter
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 347 supprime l'article 6 ter dont les dispositions, qui imposent au médecin du travail un rapport d'activité, sont de niveau réglementaire, de même que celles qui en précisent le contenu. Comme l'a souligné la direction des risques professionnels de la Caisse nationale d'assurance maladie, si une étude plus approfondie de la sinistralité spécifique aux femmes est effectivement nécessaire, elle sera facilitée par la mise en place prochaine de la déclaration sociale nominative (DSN).
Mme Catherine Génisson . - Ce rapport existe réglementairement, soit, mais cet article lui ferait prendre en compte des données sexuées qui en sont absentes aujourd'hui. C'est dommage !
Mme Laurence Cohen . - Les signes envoyés par les rapporteurs remettent considérablement en cause l'égalité entre les femmes et les hommes. Ce n'est jamais le bon endroit, le bon véhicule ; François Rebsamen l'a aussi dit concernant la loi sur le dialogue social... Cela se saurait, si nous avions atteint l'égalité !
Mme Élisabeth Doineau, rapporteure . - Ce rapport est prévu dans un arrêté ! Il n'est pas question de remettre en cause l'égalité entre les femmes et les hommes.
Mme Catherine Génisson . - Cet argument n'est pas valide. De nouvelles lois ont été votées pour compléter des dispositions réglementaires insuffisantes.
L'amendement n° 347 n' est pas adopté.
L'article 6 ter est adopté sans modification.
Article additionnel après l'article 6 ter
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 232 assigne à l'Anses la mission de recenser les professions caractéristiques et lieux de travail des agriculteurs et salariés, exposés aux produits sanitaires, ce qui relèverait plutôt de la branche AT-MP, dans le cadre de la mise en oeuvre du Plan Ecophyto II. Avis défavorable.
Mme Aline Archimbaud . - L'Anses est pourtant bien placée : il y a bien des métiers à risque, qui ont besoin de protection.
Mme Élisabeth Doineau, rapporteure . - Je suis d'accord sur le fond. Mais ne multiplions pas les recherches dans ce domaine.
Mme Catherine Génisson . - Les phytosanitaires sont utilisés par les agriculteurs, mais aussi par les particuliers. C'est très préoccupant : voyez ces décès prématurés d'agriculteurs tout juste retraités.
Mme Élisabeth Doineau, rapporteure . - Il s'agit bien de professions caractéristiques et de lieux de travail.
M. Georges Labazée . - Simple observation de méthode : nous avons passé trois heures en séance publique sur ce dossier lors de la discussion de la loi de transition énergétique ; il faudrait coordonner les deux dispositifs.
Mme Annie David . - Si nous devions confier cette mission à la branche AT-MP, quel serait le véhicule législatif approprié ? Lorsque nous débattrons de la loi de financement de la sécurité sociale, vous me rétorquerez qu'il fallait utiliser la loi santé !
Mme Élisabeth Doineau, rapporteure . - Les branches professionnelles pourraient s'en saisir.
M. Alain Milon, président, rapporteur . - C'est logique.
Mme Annie David . - Sans incitation législative ?
Mme Catherine Deroche, rapporteure . - Elles savent ce qu'elles font.
Mme Annie David . - Pourquoi ne le font-elles pas déjà ?
M. Alain Milon, président, rapporteur . - Il ne serait pas logique de le faire faire à quelqu'un d'autre : redéposez un amendement de séance en changeant l'institution qui en est chargée.
Mme Annie David . - Vous m'opposerez l'irrecevabilité sociale !
L'amendement n° 232 n'est pas adopté.
Article 7
M. Alain Milon, président, rapporteur . - L'amendement n° 233 prévoit que l'arrêté précisant les conditions de réalisation des tests rapides d'orientation diagnostique (Trod) définit également les conditions du dépistage de maladies auto-immunes et en particulier l'intolérance au gluten. C'est un autre sujet. Avis défavorable.
M. Michel Amiel . - Les maladies auto-immunes ne sont pas univoques ; seule la maladie coeliaque peut être dépistée par un test simple, une analyse de sang.
L'amendement n° 233 est retiré.
M. Alain Milon, président, rapporteur . - L'alinéa 6 de l'article 7 prévoit une dérogation à l'obligation de recueillir le consentement parental pour les professionnels autorisés à effectuer un dépistage par un Trod sur des personnes mineures. L'amendement n° 348 l'étend à l'ensemble du territoire.
L'amendement n° 348 est adopté. L'amendement n° 50 devient sans objet, ainsi que les amendements identiques n os 161, 234 et 297.
L'article 7 est adopté dans la rédaction issue des travaux de la commission.
Article 7 bis
M. Alain Milon, président, rapporteur . - L'article 7 bis, que l'amendement n° 349 supprime, affirme que l'orientation sexuelle ne peut constituer un motif d'exclusion du don de sang. On ne peut que partager l'idée selon laquelle les motifs d'exclusion du don de sang doivent concerner les comportements à risque des donneurs potentiels et non leur orientation sexuelle. Les seules limitations susceptibles d'être apportées au don du sang résultent en effet d'exigences liées à la sécurité sanitaire des receveurs. L'article 7 bis ne nous paraît pas utile, dans la mesure où l'article L. 1211-6-1 du code de la santé publique prévoit déjà que seules des contre-indications médicales peuvent justifier le refus opposé à une personne qui souhaite donner son sang.
Mme Catherine Génisson . - Vous avez raison, si vous vous référez au code de la santé publique. Mais nous connaissons le drame du sang. Certains, ici, sont médecins examinateurs : nous savons que l'homosexualité masculine était une contre-indication explicite pour l'établissement français du sang. Cet article a donc toute sa légitimité, compte tenu du contexte. Même si cela peut poser quelques problèmes médicaux, nous n'avons pas le droit d'interdire un don de sang.
M. Alain Milon, président, rapporteur . - Les observations que je vous ai faites ne sont pas de ma main, mais celles que la ministre a prononcées en séance à l'Assemblée nationale.
Mme Catherine Génisson . - Vous savez bien que cela ne se passe pas comme cela.
M. Michel Amiel . - Dans la vraie vie, toute déclaration d'homosexualité masculine dans le questionnaire aboutit à un refus. La position de la ministre n'est pas sanitaire.
Mme Nicole Bricq . - Vous avez sans doute raison quant au droit ; mais symboliquement, il ne serait pas bon pour l'image du Sénat qu'il repousse cet amendement très médiatisé de l'Assemblée nationale. Personnellement, je ne prendrais pas une telle responsabilité. Si la ministre veut supprimer cet article, qu'elle dépose donc un amendement de suppression !
M. Philippe Mouiller . - Je ne voterai pas votre amendement : j'entends l'argument de l'image. Sans confondre droit et communication, nous devons savoir quel message doit donner la loi.
Mme Catherine Deroche, rapporteure . - Je comprends vos préoccupations ; mais, par principe, la sécurité du receveur passe avant le droit du donneur. C'est au médecin de juger des risques, qui peuvent découler de pratiques sexuelles, de voyages ou d'autres facteurs. Il y a eu beaucoup de contaminations. Écoutons les associations d'hémophiles, qui tout en s'opposant à la discrimination, réclament la sécurité.
M. Olivier Cadic . - Je voterai contre cet amendement.
L'amendement n° 349 est adopté.
L'article 7 bis est supprimé.
Article additionnel après l'article 7 bis
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 51.
L'amendement n° 51 est adopté et devient un article additionnel.
Article 8
M. Alain Milon, président, rapporteur . - L'amendement n° 139 supprime l'article 8. Avis défavorable.
L'amendement n° 139 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 155 complète la définition de la politique de réduction des risques, qui doit intégrer un objectif thérapeutique dans le cadre des parcours de soins individualisés pour chaque patient. Avis favorable.
L'amendement n° 155 est adopté.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 162, 235 et 298 privilégient la formule « favoriser la prise de conscience », plutôt que « mettre en garde ». Avis favorable sous réserve de rectification : « favoriser la prise de conscience à l'égard ».
Les amendements identiques n os 162, 235 et 298, ainsi rectifiés, sont adoptés.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 163, 236 et 299 prévoient un dispositif d'alerte sanitaire en cas de dangers posés par la circulation de certaines drogues. Il semble qu'un dispositif d'alerte sur les risques sanitaires émergents chez les usagers de drogues ait été mis en place à compter de 2007 par la DGS dans le cadre d'une procédure spécifique associant l'agence nationale de sécurité du médicament (ANSM), l'Observatoire français des drogues et des toxicomanies (OFDT), la Mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca) et l'Institut de veille sanitaire, utilisant le système de veille syndromique Oscour. Avis défavorable.
Les amendements identiques n os 163, 236 et 299 ne sont pas adoptés.
M. Alain Milon, président, rapporteur . - L'amendement n° 238, précisant que l'usager de drogues ne peut être poursuivi pour usage illicite dans le cadre d'actions de réduction des risques, est satisfait par l'alinéa 3 de l'article 9. Retrait, sinon avis défavorable.
L'amendement n° 238 est retiré.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 119 sous réserve d'écrire : « selon les modalités adaptées au milieu carcéral. »
L'amendement n° 119 rectifié est adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 156, qui établit un agrément obligatoire pour les médecins souhaitant prescrire un traitement aux opiacés.
Mme Catherine Génisson . - Il y a un carnet !
M. Gilbert Barbier . - Il n'y en a plus. Or le Subutex pose un problème de revente : ce n'est plus un substitut, c'est une drogue.
M. Michel Amiel . - En visant les « traitements aux opiacés », vous désignez bien d'autres traitements que le Subutex, y compris ceux utilisés en médecine générale et en soins palliatifs. Rédigé ainsi, votre amendement établit une forte restriction.
M. Gilbert Barbier . - En effet, rectifions-le en écrivant : « substitution aux opiacés ».
M. Daniel Chasseing . - Il faudrait que la première prescription soit l'oeuvre d'un spécialiste, quitte à être renouvelée par un généraliste.
M. Michel Amiel . - C'est déjà le cas aujourd'hui.
Mme Catherine Génisson . - Je ne vois pas en quoi cela supprimerait le trafic de Subutex. Même archi-formés en addictologie, ces médecins seraient repérés par les toxicomanes et devraient faire des prescriptions abondantes. Cela fragilise encore plus les médecins qui prennent cette responsabilité.
Mme Corinne Imbert . - Je partage le point de vue de Mme Génisson.
M. Gilbert Barbier . - Certains médecins le prescrivent pour se décharger du patient ; le Subutex se vend par tonnes !
M. Michel Amiel . - Ce médicament est au centre d'une hypocrisie : de substitution à une consommation de substance illicite, il est devenu objet de consommation licite. Il est prescrit normalement pour quelques mois, mais lorsque vous en prenez depuis des années, ce n'est plus une substitution, c'est un shoot !
M. Daniel Chasseing . - En effet.
L'amendement n° 156 est retiré.
L'article 8 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 8
M. Alain Milon, président, rapporteur . - L'amendement n° 237, qui supprime les mots « selon des modalités adaptées au milieu carcéral » au III de l'article L. 3121-4 du code de santé publique, est satisfait : cet article est abrogé par l'alinéa 3 de l'article 8.
L'amendement n° 237 est retiré.
M. Alain Milon, président, rapporteur . - L'amendement n° 13 crée une peine d'amende de troisième classe sanctionnant la première infraction à l'interdiction de l'usage de stupéfiants. Le débat a déjà eu lieu, notamment sur la proposition de loi autorisant un usage encadré du cannabis. Avis défavorable.
M. Gilbert Barbier . - Dans 85 % des cas de première interpellation, la sanction n'est pas appliquée car l'échelle est trop importante. Nous avions voté une proposition de loi dans ce sens en 2011, mais l'Assemblée nationale n'a pas donné suite. Pour être efficace, il faut une sanction intercalaire qui sensibilise les plus jeunes. Je regrette que le Sénat fasse marche arrière.
Mme Catherine Génisson . - Même avis. Pourquoi ne pas accepter cet amendement ?
M. Daniel Chasseing . - J'y suis favorable.
Mme Brigitte Micouleau . - Moi aussi !
L'amendement n° 13 est adopté et devient un article additionnel.
Article 8 bis
L'amendement rédactionnel n° 350 est adopté.
L'article 8 bis est adopté dans la rédaction issue des travaux de la commission.
Article 9
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 12 et 102 suppriment l'article 9 relatif à l'expérimentation des salles de consommation à moindres risques (SCMR). Avis défavorable.
M. Philippe Mouiller . - Oh !
M. Alain Milon, président, rapporteur . - Nous avons reçu les médecins addictologues, qui nous ont dit que ces salles étaient plus que nécessaires, à condition qu'il s'agisse d'endroits dédiés en milieu hospitalier.
M. Gilbert Barbier . - Les personnes concernées sont réparties sur l'ensemble du territoire, mais ces salles n'ouvriront qu'à Paris et Marseille ou dans de grandes villes. Les autres, on ne s'en occupe pas. Vous créerez des zones de non droit, où l'on peut consommer légalement, qui inciteront les autres à se demander : pourquoi pas moi ? J'ai été visiter un centre d'injection à Genève ; cela ne résout pas le problème du voisinage, puisque chacun doit apporter son matériel et sa drogue, et achète à des fournisseurs qui se groupent dans un rayon de cent mètres. La loi doit être appliquée partout.
Je sais qu'un lobby très important agit en sa faveur, mais la France dispose des centres très performants d'accueil des toxicomanes. Dans les pays où cela n'existe pas, pourquoi pas ? Mais ici, c'est un contresens.
M. Michel Amiel . - J'avais un avis mitigé sur ce sujet. Ma visite à Vancouver - même si c'est une culture différente - m'a convaincu. D'après une étude très complète sur 200 000 injections par an en 2005, la salle a eu pour effet une baisse de la mortalité par overdose, de la morbidité de l'hépatite B et du HIV, une baisse minime de la consommation, et présente un rapport coût/avantage de 1 dollar pour 1,20 dollar. Il n'y a aucun doute à avoir sur le bénéfice sanitaire.
De plus, c'est une ouverture expérimentale, non ferme et définitive : elle devra être évaluée, de manière factuelle, et non doctrinaire. Les Français sont d'accord, mais pas en bas de chez eux, selon le principe not in my backyard. Les salles doivent donc être adossées à des structures sanitaires d'addictologie.
Mme Catherine Génisson . - Comme la seringue à usage unique, c'est une mesure sanitaire qui ne traite pas le mal, mais le circonscrit. Merci aux rapporteurs pour leur position.
M. Philippe Mouiller . - Vous parliez de valeur symbolique des prises de position du Sénat sur le don de sang : là aussi, le Sénat expliquerait qu'il accepte des zones de non-droit, des comportements illégaux à certains endroits, pour des raisons sanitaires. J'ai des enfants ; c'est un discours que j'ai du mal à tenir. Oui à la prévention, mais pas ainsi.
M. Olivier Cadic . - Ce ne seraient pas des zones de non-droit, mais d'autorisation à titre expérimental. Je suis allé à Madrid, où existe une telle salle pour aider les personnes à sortir de la drogue, mais aussi de l'alcoolisme, avec succès dans un délai très rapide. Cela ouvre un nouvel espace de réflexion.
Mme Laurence Cohen . - C'est une expérimentation qui repose sur le volontariat, avec des maires de sensibilités très différentes. Ne nous faisons pas peur ! J'ai rencontré de nombreux professionnels : ces lieux permettent de renouer avec des populations en errance, isolées, ayant rompu avec tout suivi médico-social. C'est une expérience à petite échelle, avec un bilan.
M. Gérard Roche . - J'étais très réticent ; un collègue addictologue hospitalier est venu me supplier de prendre la défense de cette expérimentation. Il m'a expliqué que c'était un moyen très important de faire entrer les toxicomanes dans un processus de soin. Après une heure de discussion, il m'a convaincu - je voterai donc pour.
M. Yves Daudigny . - J'étais présent avec vous à des auditions très convaincantes ; je suis donc sur la même position que vous.
Mme Patricia Schillinger . - Voilà plusieurs années que nous avons ce débat. Frontalière, je sais que le dispositif expérimenté depuis une vingtaine d'années par la Suisse donne satisfaction. Des assistantes sociales réorientent les plus démunis. Les autres y trouvent propreté et sécurité.
Mme Hermeline Malherbe . - L'expression « salle de shoot » ne produit pas le même effet que celle de salles de consommation de moindre risque. Qui voterait pour une « salle de shoot » ? L'important, c'est l'accompagnement.
Mme Élisabeth Doineau, rapporteure . - Les auditions nous ont montré l'importance de cette mesure. Les familles directement concernées se plaignent de l'insuffisance des moyens à leur disposition pour les aider à sortir leurs enfants de la drogue. Nous devons leur procurer un accompagnement adapté.
L'amendement n° 12 n'est pas adopté, non plus que l'amendement identique n° 102.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 240 et 300 incluent les « acteurs de la promotion de la santé » dans l'équipe pluridisciplinaire qui supervise les usagers des salles de consommation à moindres risques. L'expression « les acteurs de la promotion de la santé » ne renvoie pas à des acteurs bien identifiés. Retrait, ou avis défavorable.
Les amendements identiques n os 240 et 300 sont retirés.
L'article 9 est adopté sans modification.
Article 9 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 351 prévoit qu'en prison, les professionnels de santé n'échangent pas d'informations sur leurs patients avec des non-professionnels de santé. Cela permet de prendre en compte les difficultés spécifiques liées à la construction d'une relation de confiance entre soignant et patient en prison. Il s'agit d'une demande des médecins de prison.
Mme Aline Archimbaud . - Ce problème nous est en effet expliqué lorsque nous visitons les lieux de détention.
M . Alain Milon, président, rapporteur . - Les médecins de prison sont unanimes sur ce sujet. Sinon, nous aurions peut-être hésité...
L'amendement n° 351 est adopté.
L'article 9 bis est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 9 bis
L'amendement n° 458 est déclaré irrecevable.
Article 10
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 160 de M. Husson vient à propos, puisque la compétence transport a été transmise aux régions, mais il souffre de problèmes de rédaction. Retrait.
L'amendement n° 160 n'est pas adopté.
L'amendement rédactionnel n° 352 est adopté et l'article 10 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 10
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 200 demande un rapport sur la mise en place d'une expertise indépendante relative aux émissions de polluants par les véhicules automobiles. La mesure des polluants émis par les véhicules en conditions réelles d'utilisation fait l'objet de nombreuses contestations. L'Ademe et les instances européennes se penchent sur cette question et un rapport ne paraît pas nécessaire. Retrait, ou avis défavorable.
Mme Aline Archimbaud . - Je le maintiens, car l'article 40 ne me permet pas de proposer autre chose. Cet amendement avait été proposé par la commission du développement durable. La mesure des émissions polluantes, dont l'effet sanitaire extrêmement grave est désormais connu, n'est pas faite par des organismes indépendants. Pour lever l'incertitude, il faut un rapport. Vous ne pouvez pas vous contenter d'une position de principe contre les rapports, sur un sujet aussi grave ! Une commission d'enquête du Sénat a récemment montré les effets dévastateurs de la pollution de l'air. Nous devons prendre des mesures sur des bases objectives.
Mme Catherine Génisson . - Nous soutenons cette demande de rapport. Dans l'amendement précédent, nous avons voté en faveur d'une publication...
M. Alain Milon, président, rapporteur. - Ce n'est pas la même chose. Vous rendez-vous compte qu'en refusant les rapports, nous aidons le Gouvernement ? Laissez-le travailler !
Mme Laurence Cohen . - Le règlement du Sénat ne prescrit pas de refuser les rapports. D'où vient donc cette nouvelle règle, en vigueur depuis le changement de majorité, particulièrement dans notre commission ?
Mme Aline Archimbaud . - Mon amendement est-il refusé à cause de cette règle ?
M. Alain Milon, président, rapporteur. - Les rapporteurs examinent les articles et les amendements et rendent un avis, favorable ou défavorable. La commission les suit, ou non. Il n'y a pas d'autres règles.
Mme Laurence Cohen . - Mme Deroche a évoqué une jurisprudence !
M. Alain Milon, président, rapporteur. - Peut-être en établissons-nous une. Mais nous avons été surpris que ce texte, passé de 57 à 209 articles, comporte une vingtaine de demandes de rapports. Ne voulez-vous pas laisser le Gouvernement faire autre chose ?
A l'occasion du débat en séance publique sur l'application des lois, M. Bérit-Debat, au nom du Sénat, a souligné l'inflation des demandes de rapports au Gouvernement, et la diminution du taux de rapports effectivement remis !
Mme Élisabeth Doineau, rapporteure . - La publication que vous avez évoquée était celle de résultats d'études épidémiologiques.
L'amendement n° 200 n'est pas adopté.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 207, qui interdit les néonicotinoïdes à compter du 1 er janvier 2016, relève du projet de loi pour la reconquête de la biodiversité. Avis défavorable.
M. Alain Milon, président, rapporteur. - J'ai cosigné l'appel à l'interdiction.
Mme Aline Archimbaud . - Il l'a été par des parlementaires de tous bords, car ce produit a un effet sur la santé des humains.
M. Alain Milon, président, rapporteur. - Et des abeilles...
L'amendement n° 207 n'est pas adopté.
Mme Élisabeth Doineau, rapporteure . - Les limites maximales de résidus (LMR) de pesticides autorisés dans les denrées alimentaires et les aliments pour animaux sont fondées sur les bonnes pratiques agricoles et visent à garantir le niveau d'exposition le plus faible possible pour les consommateurs. Avis défavorable à l'amendement n° 208 : ces LMR doivent être déterminées par un règlement européen. En outre, s'il est relativement facile d'évaluer les LMR sur un aliment donné, il est plus hasardeux de vouloir fixer des LMR en se basant sur une estimation de la consommation journalière d'un individu moyen.
L'amendement n° 208 n'est pas adopté.
L'amendement n° 285 est retiré.
Article 11
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 459 rend automatiques et non plus discrétionnaires les pouvoirs de sanction du préfet dans la lutte contre l'amiante. L'article 11 renforce la lutte contre la présence d'amiante dans les immeubles bâtis, en permettant notamment au préfet de suspendre l'accès aux locaux dont les propriétaires n'ont pas pris les mesures adéquates de détection et de gestion du risque et de faire cesser l'exposition de la population à des fibres d'amiante générées par une activité humaine. Le pouvoir de sanction du préfet doit demeurer discrétionnaire et être utilisé à bon escient, en fonction des circonstances. Avis défavorable.
L'amendement n° 459 n'est pas adopté.
L'amendement rédactionnel n° 353 est adopté.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 201 demande une analyse de l'Anses sur le désamiantage en France. Une telle vue d'ensemble serait un outil précieux pour les pouvoirs publics. Pour autant, inutile de passer par la loi pour adresser une telle commande à l'Anses, qui peut être saisie par le ministre chargé de la santé. Retrait ou avis défavorable. Nous pourrons demander à la ministre de commander cette étude.
L'amendement n° 201 n'est pas adopté.
L'amendement n° 202 est déclaré irrecevable.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 203 demande l'élaboration d'un guide méthodologique des normes applicables aux personnes exposées à l'amiante. Cette mesure, sans doute utile, ne relève pas de la loi mais d'une simple circulaire. Avis défavorable.
L'amendement n° 203 n'est pas adopté.
L'amendement n° 204 est déclaré irrecevable.
Mme Aline Archimbaud . - L'amendement n° 204 reprenait une proposition faite depuis 1998 par le Professeur Claude Got, qui avait travaillé sur la question à la demande de Bernard Kouchner et de Martine Aubry. Repousser encore le moment d'engager une véritable politique de désamiantage consciente et pilotée finira par coûter très cher. Pourquoi oppose-t-on l'article 40 ? Les préfectures existent déjà : où sont les frais supplémentaires ?
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 206 demande un rapport sur le suivi médical individualisé systématique des professionnels ayant été en contact avec des fibres d'amiante lors de leur activité. Nous avons choisi de limiter les demandes de rapport... Acceptez-vous de le retirer et de le redéposer en séance ?
Mme Aline Archimbaud . - Soit. Nous reparlerons de ces propositions qui figurent dans le rapport adopté à l'unanimité, il y a un an, par le comité de suivi sur l'amiante du Sénat.
Mme Catherine Deroche, rapporteure . - Nous devons demander en séance à la ministre de prendre des engagements forts car il s'agit d'un vrai sujet de santé publique.
Mme Élisabeth Doineau, rapporteure . - Absolument.
L'amendement n° 206 est retiré.
L'article 11 est adopté sans modification.
Article additionnel après l'article 11
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 205 propose la mise en place, à titre expérimental, de zones à rayonnement électromagnétique limité. La question de l'exposition aux ondes électromagnétiques reste éminemment controversée. En 2013, l'Anses formulait à titre de précaution un certain nombre de conseils visant à réduire l'exposition à ces ondes tout en estimant que l'évaluation des risques ne mettait pas en évidence d'effets sanitaires avérés et qu'il n'apparaissait pas fondé, sur une base sanitaire, de proposer de nouvelles valeurs limites d'exposition pour la population générale. En l'état actuel des connaissances scientifiques, et même s'il convient d'être vigilant et de poursuivre les recherches, il paraît prématuré d'envisager une telle expérimentation. Avis défavorable.
M. Jean Desessard . - Nous le défendrons en séance publique.
L'amendement n° 205 est retiré.
Les articles 11 bis A, 11 bis B, 11 bis C, 11 bis D, 11 bis E, 11 bis F, 11 bis et 11 ter sont adoptés sans modification.
Article 11 quater A
L'amendement de précision n° 354 est adopté.
L'article 11 quater A est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 11 quater A
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 210 définit la notion de perturbateur endocrinien. Ceux-ci font l'objet d'une réglementation, actuellement en cours d'élaboration, dans le droit de l'Union européenne. Introduire une telle définition dans la loi française risquerait de nuire à la bonne application du droit européen actuel et à venir. En outre, cela n'apporterait pas d'instruments nouveaux pour renforcer la lutte contre les effets nocifs des perturbateurs endocriniens. Avis défavorable.
Mme Aline Archimbaud . - Il y a un blocage au niveau de la Commission européenne : on attend toujours la liste des perturbateurs endocriniens, sans laquelle aucune décision ne peut être prise. Les délais s'allongent sans cesse. Comment notre pays peut-il faire avancer les choses ?
M. Gilbert Barbier . - La réglementation REACH a incorporé la notion de perturbateur endocrinien. L'examen substance par substance en tient compte, et certains produits sont déjà classés comme perturbateurs. La définition existe, même si l'application sera progressive.
L'amendement n° 210 est retiré.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 211 demande un rapport à l'Anses sur les perturbateurs endocriniens. L'Anses réalise depuis 2009 un vaste travail d'expertise sur ce sujet, qui a déjà donné lieu à la publication de plusieurs rapports. Elle exerce également des missions de veille, de recherche et de référence sur les perturbateurs endocriniens. Avis défavorable.
L'amendement n° 211 n'est pas adopté.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 214 nous apprend qu'il existe des vêtements destinés à faciliter le sommeil des enfants contenant des phtalates. La directive 2005/84/CE du Parlement européen et du Conseil du 14 décembre 2005 interdit l'utilisation des six phtalates visés dans les jouets et articles de puériculture. L'interdiction de ces substances dans d'autres objets, tels que les pyjamas ou les sacs de couchage, peut être envisagée, mais au niveau européen. Avis défavorable.
M. Jean Desessard . - Vous ne pouvez pas différer une mesure qui vous semble juste au motif qu'il faut attendre l'Europe ! Vos propres amendements la devancent...
Mme Catherine Génisson . - La subsidiarité existe !
Mme Élisabeth Doineau, rapporteure . - Nous avons cherché à nous coordonner avec le travail du Parlement européen. Actuellement, les autorisations ne sont pas faciles à obtenir. Nous pouvons faire confiance à l'Europe pour avancer.
M. Jean Desessard . - Nous redéposerons cet amendement en séance publique.
L'amendement n° 214 est retiré.
Article 11 quater
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 355 supprime cet article, qui interdit le bisphénol A dans les jouets et amusettes. Les auditions m'ont convaincu, car ceux-ci ne sont pas exposés à la chaleur comme l'est un biberon. Tenons-nous en au texte de la directive européenne.
Mme Aline Archimbaud . - Toutes les études montrent que l'on est particulièrement sensible aux perturbateurs endocriniens pendant la petite enfance. La France doit pousser la Commission européenne à prendre des mesures de santé publique.
Mme Laurence Cohen . - Les travaux du Sénat, avec le rapport de notre collègue Barbier, ont bien montré les dangers du Bisphénol. Ne supprimons pas cet article !
Mme Élisabeth Doineau, rapporteure . - La santé des enfants est évidemment notre priorité à tous. Mais les limites sont très strictes. L'Anses ni l'Efsa ne considèrent les jouets comme des sources d'exposition au Bisphénol A, tant sa présence y est réduite.
Les amendements identiques n° 355 et 268 ne sont pas adoptés.
L'article 11 quater est adopté sans modification.
Articles additionnels après l'article 11 quater
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 209 rend obligatoire le marquage par un pictogramme des meubles ne convenant pas aux jeunes enfants. L'Anses mène un important travail sur la qualité de l'air intérieur sur la base duquel des mesures réglementaires pourront être prises. Avis défavorable.
L'amendement n° 209 n'est pas adopté.
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 212 impose l'étiquetage des meubles émetteurs de substances dans l'air ambiant au 1 er janvier 2017. L'article L221-10 créé par loi du 12 juillet 2010 dispose déjà que « les produits de construction et d'ameublement ainsi que les revêtements muraux et de sol, les peintures et vernis qui émettent des substances dans l'air ambiant sont soumis à une obligation d'étiquetage des polluants volatils à partir du 1 er janvier 2012 » et qu'« un décret en Conseil d'État précise la liste des produits concernés par cet étiquetage. » Mieux vaut inciter le Gouvernement à prendre les mesures déjà prévues plutôt que d'en prévoir de nouvelles. Retrait ou avis défavorable.
Mme Aline Archimbaud . - Nous le redéposerons en séance publique.
L'amendement n° 212 est retiré.
Article 11 quinquies A
Mme Élisabeth Doineau, rapporteure . - L'amendement n° 356 supprime une demande de rapport non indispensable visant à vérifier l'application en France des règlements européens « cosmétiques », « biocides » et « alimentation » en matière d'étiquetage sur la présence de nanomatériaux. Nous supprimons la plupart de demandes de rapport insérées par l'Assemblée nationale.
Mme Laurence Cohen . - Nous avions compris !
L'amendement n° 356 est adopté. L'article 11 quinquies A est supprimé.
Les articles 11 quinquies et 11 sexies sont adoptés sans modification.
Article additionnel après l'article 11 sexies
L'amendement n° 86 n'est pas adopté.
Article 12
L'amendement rédactionnel n° 357 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 99 crée, en sus des équipes de soins primaires et des communautés professionnelles territoriales de santé, devenues pôles de santé, un troisième dispositif dénommé « équipe de soins de proximité », qui rassemblerait un ensemble de professionnels de santé constitué autour d'une ou plusieurs équipes de soins primaires et de professionnels de santé, assurant des soins de premier et deuxième recours. Avis défavorable : cet amendement sera satisfait par nos amendements.
L'amendement n° 99 n'est pas adopté.
L'article 12 est adopté dans la rédaction issue des travaux de la commission.
Article 12 bis
M. Alain Milon, président, rapporteur . - Notre amendement n° 363 rend facultatif le dispositif prévu en supprimant toute possibilité d'intervention de l'ARS au stade de la constitution des pôles de santé. Dans la rédaction actuelle, l'ARS reprend automatiquement les choses en main dès lors qu'il n'y a pas de mise en place spontanée par les professionnels de santé. Or la mobilisation des acteurs de terrain ne saurait être imposée ou décrétée par les ARS. En matière d'organisation des soins ambulatoires, les dispositifs les plus efficients sont les modes d'association souples qui permettent aux professionnels de se coordonner selon les modalités de leur choix, en partant du terrain. Le rôle des ARS doit se borner, selon nous, à l'information des professionnels, à la facilitation de leurs projets de coopération ou à l'appui méthodologique, lorsque les acteurs de terrain en font la demande.
Mme Catherine Génisson . - Je suis contre cet amendement. Remplacer « communautés professionnelles territoriales de santé » par « pôles de santé » fera débat. Oui, l'initiative doit partir du terrain. Mais si ce n'est pas le cas, les ARS doivent pouvoir mobiliser les acteurs. C'est l'esprit de la loi HPST. Cet amendement est contre-productif pour l'organisation des soins primaires. Nous en reparlerons en séance publique.
M. Alain Milon, président, rapporteur . - Les rapporteurs ne souhaitent pas empêcher les ARS d'intervenir mais faire en sorte qu'elles n'aient pas de pouvoir coercitif sur les professionnels de santé lorsque ceux-ci mettent en place leurs pôles de santé.
Mme Nicole Bricq . - Je suis très décentralisatrice. Si vous redoutez une étatisation de la santé, comme l'a dit M. Savary ce matin, peut-être pourriez-vous vous contenter de définir la défaillance territoriale. Votre position, c'est tout ou rien !
M. René-Paul Savary . - Les pôles de santé résultent de la loi de 2009. Sur le terrain, ils commencent tout juste à se mettre en place. Attention aux usines à gaz qui découragent les bonnes volontés. Nous devons favoriser les initiatives locales, laisser aux territoires la souplesse nécessaire pour organiser la reconquête. Pour cela, gardons-nous de modifier les règles du jeu en cours de match.
M. Alain Milon, président, rapporteur . - La loi est récente. Pourquoi la modifier alors que les pôles de santé sont en train d'être mis en place ? Dans mon département, il y en a quatre, dont un qui va d'Avignon à Carpentras. Ne perturbons pas le travail des professionnels en leur imposant de changer de statut, de nom et d'orientation. Les ARS contrôleront les résultats, mais elles ne doivent pas, pour l'instant, intervenir. Inutile de suspendre une épée de Damoclès...
Mme Catherine Génisson . - Nous en sommes loin : « À défaut d'initiative des professionnels, l'ARS prend, en concertation avec les unions régionales des professionnels de santé et les représentants des centres de santé, les initiatives nécessaires à la constitution de communautés professionnelles territoriales de santé. » Parfois, les professionnels de santé, par individualisme, ne prennent aucune initiative. Or les déserts médicaux s'étendent !
M. Alain Milon, président, rapporteur . - Cela n'a rien à voir.
Mme Catherine Génisson . - Quand un médecin ne peut plus prendre de nouveaux patients, c'est le début de la désertification médicale.
M. René-Paul Savary . - L'alinéa 11 découlait de la volonté de supprimer les communautés professionnelles territoriales. En l'absence d'initiative, l'ARS doit pouvoir provoquer les discussions nécessaires pour organiser les pôles de santé, qui sont conservés.
L'amendement n° 363 est adopté.
M. Alain Milon, président, rapporteur . - L'article 12 bis supprime les pôles de santé, prévus par l'article L. 6323-4 du code introduit par la loi HPST de 2009, pour leur substituer les communautés professionnelles territoriales de santé. De l'avis général des personnes auditionnées, cette formule de regroupement, actuellement en phase de montée en puissance, laisse entrevoir des résultats encourageants et déjà des réussites, par exemple en Mayenne. Pourquoi déstabiliser l'environnement juridique de ces regroupements, si peu de temps après la mise en place des pôles de santé ?
Nous proposons de reprendre la dénomination de pôles de santé et d'intégrer les dispositions de l'article L. 6323-4 au présent article. Les pôles de santé existants continueront à fonctionner, avec une phase de transition pour s'adapter au dispositif renforcé, ce qui permettra de sécuriser les initiatives existantes.
Mme Catherine Génisson . - Les pôles de santé créés par la loi HPST étaient plus coercitifs et plus centralisés que les communautés professionnelles de santé. L'ARS y avait un plus grand rôle. L'Assemblée nationale a substitué les communautés professionnelles aux services territoriaux de santé au public, jugés trop centralisateurs. Changer la dénomination des pôles de santé n'empêchera pas leur développement. Dans le secteur hospitalier, on n'a jamais demandé l'avis des professionnels avant de changer une dénomination !
M. Jean-Marie Vanlerenberghe . - Si nous ne changeons pas la donne, pourquoi changer de nom ? Pour laisser une empreinte ? L'important dans l'organisation territoriale de la santé, c'est la concertation entre professionnels, ARS et élus, et le volontariat.
M. Yves Daudigny . - Si la première version du texte pouvait laisser croire que l'État souhaitait une mainmise verticale, via les ARS, nous en sommes loin à présent : l'initiative est entièrement laissée aux professionnels de santé. Là où ceux-ci ne font rien, l'ARS devra évaluer la situation et faire des propositions. Je ne vois pas où est le problème !
M. René-Paul Savary . - Nous en revenons aux pôles de santé tels qu'ils existent : autant s'y tenir.
M. Gérard Roche . - La loi de 2009 créait des pôles de santé qui devaient se faire à l'initiative des professionnels. L'ARS avec un rôle incitatif visant à éviter les inégalités territoriales. Dans ce projet de loi, après que le Gouvernement ait modifié son texte initial, le nom est devenu « communauté professionnelle territoriale de santé » et l'implication accrue de l'ARS a pu faire craindre une mainmise de l'État sur les professions libérales. L'amendement des rapporteurs vise à s'en tenir à la loi HPST. Quel intérêt à changer la dénomination, sinon de montrer la préséance du texte de 2015 sur celui de 2009 ?
L'amendement n° 358 est adopté, ainsi que l'amendement n° 475.
M. Alain Milon, président, rapporteur . - Dès lors que les pôles de santé sont conçus comme un mode d'organisation générique des soins ambulatoires émanant des professionnels et venant compléter les équipes de soins primaires, il paraît peu opportun de placer les dispositions afférentes dans le chapitre du code de la santé publique qui traite des pouvoirs d'intervention des ARS en matière d'organisation territoriale des soins. Mon amendement n° 359 les déplace dans le chapitre relatif à l'organisation des soins, qui comprendra également les dispositions relatives aux équipes de soins primaires.
L'amendement n° 359 est adopté.
M. Alain Milon, président, rapporteur . - La rédaction actuelle de l'article 12 bis, ambiguë, semble impliquer l'ensemble des acteurs cités dans la constitution du regroupement. L'amendement n° 360 précise la composition du pôle de santé, en laissant autant de souplesse que possible aux initiatives locales. D'un territoire à l'autre, le pôle de santé pourra se constituer autour d'une ou plusieurs équipes de soins primaires, ou à l'initiative d'un spécialiste libéral. Les acteurs sociaux n'y seront pas systématiquement impliqués. En revanche, la présence des acteurs médico-sociaux est indispensable à une meilleure prise en charge coordonnée des patients.
Mme Catherine Génisson . - Au risque de vous surprendre, je soutiens cet amendement - sauf sur la dénomination de pôles de santé.
M. René-Paul Savary . - Il faut une continuité entre le sanitaire, le médico-social et le social. Il est logique de replacer l'usager au coeur du dispositif.
M. Michel Amiel . - En pratique, qu'il s'agisse de la loi HPST de 2009 ou du projet sur lequel nous travaillons, l'initiative ne peut venir que des ARS et pas des professions libérales. On pourra d'autant moins faire dépendre l'articulation entre le sanitaire, le médico-social et le social d'une démarche libérale. Quel système de santé voulons-nous ? La question qui se pose est celle de la compatibilité du système libéral avec les pôles, quelle que soit l'appellation que nous leur donnons. Les praticiens libéraux ne participent pas à cette dynamique, à moins d'y être poussés par un intérêt militant ou d'y être contraints par une structure supra-libérale. Les jeunes médecins souhaitent surtout travailler en groupe, sans faire trop d'heures supplémentaires. Ils ne veulent plus du paiement à l'acte. Veut-on une logique d'offre ou de la demande ? Dans un cas, il faut impliquer les ARS, dans l'autre, on peut maintenir un exercice de type libéral, mais il sera difficile de le rendre compatible avec le développement des pôles. Preuve en est que le nombre des médecins diminue de plus en plus et que l'âge auquel ils commencent à exercer s'est décalé de douze ans en 35 ans.
M. Alain Milon, président, rapporteur . - Cela tient davantage à la reconnaissance du métier, notamment au niveau financier.
M. Georges Labazée . - Sans perturber ce débat entre professionnels, j'aimerais rappeler le rôle des élus locaux, qui sont des catalyseurs et qui favorisent le rapprochement entre les acteurs en faisant la navette avec les ARS et en tissant des liens entre les médecins et le médico-social. Nous sommes souvent des facilitateurs sur le terrain.
M. Daniel Chasseing . - C'est exact. Localement, ce ne sont pas tant les médecins que les élus qui sont à l'initiative des pôles. Ils dialoguent avec les professionnels de santé pour essayer de structurer le territoire. L'ARS et le conseil régional n'interviennent que dans un deuxième temps, en participant au financement.
Mme Hermeline Malherbe . - Dans mon département, les élus locaux sont souvent des catalyseurs qui rassemblent tout le monde autour de la table. Ils participent aux investissements nécessaires quand le label a été obtenu par l'ARS.
M. Yves Daudigny . - En quoi la nouvelle rédaction est-elle moins ambiguë ?
M. Alain Milon, président, rapporteur . - Elle met le patient au centre et mentionne les acteurs médico-sociaux et sociaux.
M. Yves Daudigny . - Ils étaient déjà présents.
M. René-Paul Savary . - La rédaction est claire. Le médico-social implique le département, tandis que le social relève des CIAS et des CCAS. Les élus locaux ne sont pas oubliés dans l'amendement. Rien ne peut se faire sans eux. C'est d'une telle évidence qu'il n'est pas besoin de le préciser.
M. Alain Milon, président, rapporteur . - Aux deux « et », l'amendement préfère « ainsi que ».
Mme Catherine Génisson . - Et précise « le cas échéant ».
M. René-Paul Savary . - Selon la volonté locale.
M. Jean-Marie Vanlerenberghe . - Les écarts sont faibles. Nous sommes tous d'accord sur l'approche.
L'amendement n° 360 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 361 précise que les établissements de santé et médico-sociaux peuvent participer au pôle de santé, ainsi que les groupements de professionnels déjà constitués sous la forme de maisons de santé, de centres de santé, de réseaux de santé, de groupements de coopération sanitaire ou de groupements de coopération sociale et médico-sociale.
L'amendement n° 361 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 362 précise que les professionnels de santé participant au pôle de santé peuvent organiser entre eux une activité de télémédecine.
L'amendement n° 362 est adopté.
L'amendement rédactionnel n° 364 est adopté.
M. Alain Milon, président, rapporteur . - Retrait ou avis défavorable à l'amendement n° 112 : nous souhaitons encourager les initiatives de terrain en les rendant aussi indépendantes que possible de l'ARS. Par ailleurs, l'amendement est satisfait par l'alinéa 12 qui prévoit la possibilité de conclure des contrats territoriaux de santé pour répondre aux besoins identifiés dans le cadre des diagnostics territoriaux.
L'amendement n° 112 est retiré.
Les amendements n os 123, 244, 101, 2, 216, 247, 301, 461, 38, 100, 256, 460, 295, 164, 246 et 306 deviennent sans objet.
M. Alain Milon, président, rapporteur . - L'amendement n° 3 complexifie inutilement les procédures relatives à la mise en place des pôles de santé, ce qui risque de décourager les initiatives sur le terrain. Par ailleurs, la fonction des contrats locaux de santé est de mettre en oeuvre les projets régionaux de santé (PRS), ainsi que le prévoit l'article 38. Elle ne porte pas sur les initiatives de regroupement entre professionnels de santé.
Mme Catherine Génisson . - Je voudrais m'assurer que la nouvelle rédaction de l'article 12 bis prend bien en compte les besoins de santé.
M. Alain Milon, président, président, rapporteur . - Cela figure à l'article 38.
Mme Catherine Génisson . - J'aurais préféré qu'il figure à l'article 12 bis.
L'amendement n° 3 n'est pas adopté.
Mme Nicole Bricq . - Notre discussion tourne à la partie de ping-pong. Peut-être pourrions-nous suspendre brièvement la réunion ?
M. Alain Milon, président, rapporteur . - Soit.
La réunion, suspendue à 17 h 50, reprend à 18 heures.
M. Alain Milon, président, rapporteur . - L'amendement n° 258 permet aux communautés professionnelles territoriales de santé de signer avec l'ARS et un établissement public de recherche une convention tripartite sur la formation et la recherche en soins primaires. Cette possibilité devrait plutôt être confiée aux équipes de soins primaires. En tout état de cause, rien n'interdit de conclure une telle convention. Avis défavorable.
L'amendement n° 258 n'est pas adopté.
L'article 12 bis est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 12 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 365 reconnaît les missions des médecins spécialistes dans un article dédié du code de la santé publique, sur le modèle de l'article L. 4130-1 consacré au généraliste de premier recours. Il précise que ces missions sont exercées en coordination avec le médecin traitant, mais également en lien avec l'hôpital, dans la mesure où le médecin spécialiste a un rôle pivot au sein du système de soins. L'hôpital faisant partie intégrante du parcours de soins, il semble préférable de parler de deuxième recours plutôt que de second recours.
M. Daniel Chasseing . - Les médecins spécialistes exercent en ville, en clinique ou à l'hôpital.
L'amendement n° 365 est adopté et devient article additionnel.
Article 12 ter
M. Alain Milon, président, rapporteur . - Le Pacte territoire-santé opère déjà depuis deux ans, sans qu'on ait eu besoin d'un texte législatif. Son inscription dans la loi relèverait au mieux d'une inutile volonté de pérenniser un dispositif de nature réglementaire, au pire d'un simple désir d'affichage. L'amendement n° 367 supprime cet article.
L'amendement n° 367 est adopté. L'article 12 ter est supprimé.
Les amendements n os 128 et 130 sont irrecevables.
Les amendements n os 259, 4 et 39 deviennent sans objet.
Articles additionnels après l'article 12 ter
M. Alain Milon, président, rapporteur . - L'amendement n° 366 instaure une obligation de négocier, dans le cadre de la convention nationale entre les médecins et l'assurance maladie, sur le conventionnement des médecins souhaitant s'installer dans une zone où l'offre de soins est très excédentaire ou très déficitaire. Nous tentons ainsi de répondre aux préoccupations de la commission de l'aménagement du territoire, dont l'amendement n° 23 ne nous satisfait pas. Les mécanismes de sanction financière ou de bénéfice applicables aux infirmiers et sages-femmes s'installant en zone surdense ou en zone sous-dense avaient été négociés par les syndicats et la Cnam. Ce type de négociation a l'avantage de ne pas faire intervenir le législateur.
Mme Catherine Génisson . - Et si la convention n'aboutit pas ?
L'amendement n° 366 est adopté et devient article additionnel.
M. Alain Milon, président, rapporteur . - Je laisse M. Longeot présenter l'amendement n° 23.
M. Jean-François Longeot, rapporteur pour avis . - Chaque année, environ 25 % des médecins diplômés renoncent finalement à s'inscrire au tableau de l'Ordre des médecins. Pour éviter que les jeunes diplômés n'abandonnent leur vocation au bout de onze ou douze années d'études, il convient de les immerger en amont, par une expérience de terrain au cours du deuxième cycle. La France accuse un véritable retard en matière de professionnalisation des études de médecine. Des pays comme le Canada ou l'Estonie ont déjà complètement réorienté leurs mécanismes de formation vers l'immersion précoce en milieu professionnel. Ce modèle peut fonctionner en France : en Aveyron, département sous-médicalisé, des initiatives d'immersion profonde dès la deuxième année d'études ont attiré 35 médecins dont 20 généralistes. L'amendement n° 23 introduit dans les études de médecine la formation à l'exercice de la médecine ambulatoire. Il favorise l'immersion précoce en environnement professionnel et rend obligatoire la réalisation d'un stage d'initiation à la médecine générale au cours du deuxième cycle. Cela bénéficiera aux étudiants, aux territoires et aux finances publiques. Notre commission a adopté cet amendement à l'unanimité.
M. Alain Milon, président, rapporteur . - L'article 14 de l'arrêté du 8 avril 2013 prévoit déjà un stage en médecine générale au cours du deuxième cycle. Le premier engagement du Pacte territoire santé prévoit la généralisation du stage dans un cabinet de généraliste en ville. Or un tiers seulement des étudiants en bénéficient, car on manque de maîtres de stage. Une telle obligation ne pourra pas être tenue. Avis défavorable.
Mme Catherine Génisson . - Cette proposition, excellente, répond aux besoins. La ministre a indiqué que la Conférence nationale des professionnels de santé se pencherait sur la réorganisation des études de médecine pour que les étudiants exercent le plus tôt possible en médecine générale : quand ils la pratiquent, ils l'aiment ! L'obstruction vient des doyens des facultés de médecine qui considèrent que la médecine générale n'est pas une spécialité et font fi des stages pratiques. Cet amendement d'appel apporte une réponse pour renforcer l'appétence des étudiants pour la médecine générale.
M. Philippe Mouiller . - Sans être médecin, je crois pouvoir dire que cet amendement est déjà satisfait. Le problème, c'est la capacité d'accueil insuffisante qui empêche certains stages.
M. Alain Milon, président, rapporteur . - Les médecins généralistes ne manquent pas de bonne volonté, mais ils ont déjà beaucoup de travail.
Mme Catherine Génisson . - C'est de la part de la faculté que la volonté manque.
Mme Aline Archimbaud . - Je voterai cet amendement. Il faudrait débattre en séance publique des moyens de valoriser la médecine générale.
M. Jean-Baptiste Lemoyne . - Dans l'Yonne, quand les médecins font l'effort de prendre des stagiaires, cela porte ses fruits au bout de quelques années. Mais le vivier d'accueillants se tarit. Pourquoi ne pas prévoir une incitation financière pour encourager les généralistes à accueillir des stagiaires ?
M. Alain Milon, président, rapporteur . - Cela existe déjà. Le problème, c'est le manque de temps.
M. Jean-Baptiste Lemoyne . - Avec le temps, le stagiaire gagne en autonomie.
M. Alain Milon, président, rapporteur . - Oui, mais il s'en va.
M. Michel Amiel . - Un médecin qui prend un stagiaire doit compter 25 à 30 % de temps supplémentaire pour effectuer ses consultations. C'est moins un problème d'incitation financière que d'organisation du cabinet. Je suis favorable à cet amendement, à condition de supprimer le caractère obligatoire du stage. En effet, comment imposera-t-on aux généralistes de prendre des stagiaires ? Dans l'ensemble, la médecine générale n'est pas valorisée. Elle fait l'objet d'un choix par défaut à l'issue du parcours des étudiants. Depuis 35 ans que j'exerce, je n'ai jamais vu aucune mesure pour encourager les étudiants à prendre cette voie.
M. Daniel Chasseing . - Pour alléger le dispositif, on pourrait peut-être ouvrir la possibilité de donner deux maîtres de stage à chaque stagiaire ?
M. Gérard Roche . - Pour lutter contre la désertification médicale, on peut encourager la création de maisons médicales, développer la formation des internes grâce aux stages, ou mettre en place un conventionnement orienté vers les zones qui en ont besoin. Tous les médecins généralistes attendent que leur métier soit reconnu. D'autant que le serment d'Hippocrate mentionne que le médecin doit transmettre son savoir. Les stages ont leurs limites, car l'on manque de possibilités d'accueil. Il faudrait mener des discussions avec le syndicat des médecins généralistes, mais le contexte est difficile à cause du tiers-payant.
M. Alain Milon, président, rapporteur . - Il faudrait modifier la rédaction de cet amendement car on ne peut pas exiger que le stage soit obligatoire. Les universités doivent également faire un effort pour promouvoir ces stages et prévoir davantage de postes en médecine générale. On en parle à chaque PLFSS. Vingt postes avaient été prévus en 2015, on les a redistribués à d'autres spécialités. Seules 26 universités auraient un poste de professeur de médecine générale. Il faut d'autant plus encourager les étudiants à prendre cette voie qu'ils n'ont plus les mêmes aspirations que leurs aînés : ils veulent travailler en groupe, avec des horaires compatibles avec la vie de famille. Je vous propose de retirer votre amendement pour que nous puissions le rediscuter en séance.
M. Jean-François Longeot . - La commission du développement durable a constaté une inégalité des territoires en matière médicale et affirmé un principe. Nous sommes tous conscients de ce problème.
M. Alain Milon, président, rapporteur . - Avis défavorable pour que vous puissiez le réécrire.
L'amendement n° 23 n'est pas adopté.
L'amendement n° 24 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 113 instaure un stage obligatoire de six mois au cours de la troisième année d'internat dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile. Si l'idée est intéressante, la durée proposée déstabiliserait l'organisation des études médicales.
M. Jean-Marie Vanlerenberghe . - C'était notre but !
M. Alain Milon, président, rapporteur . - Retrait ou avis défavorable.
M. Gérard Roche . - Je retire cet amendement. La durée est effectivement un peu longue, d'autant qu'il s'agit d'un stage d'initiation.
L'amendement n° 113 est retiré.
Article 12 quater
M. Alain Milon, président, rapporteur . - L'amendement n° 368 supprime l'article 12 quater qui cite, parmi les missions du médecin généraliste, l'administration et la coordination des soins visant à soulager la douleur. En effet, la prise en charge la douleur est une obligation qui incombe au médecin en vertu du code de la santé publique et du code de déontologie. L'article L. 1110-5 du code de la santé publique dispose en particulier que « toute personne a le droit de recevoir des soins visant à soulager sa douleur. Celle-ci doit être en toute circonstance prévenue, évaluée, prise en compte et traitée ».
Mme Catherine Génisson . - Soit, mais il s'agit d'une demande très forte des médecins généralistes. On a vu lors du débat sur l'accompagnement de la fin de vie combien ils se sentaient lésés par rapport aux acteurs des soins palliatifs, car ils n'ont pas le droit de prescrire certains médicaments, comme l'Hypnovel.
M. Jean-Marie Vanlerenberghe . - La rédaction de l'amendement est maladroite.
M. Michel Amiel . - Nous avons peut-être là l'occasion de préciser la nécessité pour les généralistes de participer aux soins palliatifs, après avoir reçu une formation.
M. Alain Milon, président, rapporteur . - Je vous propose de déposer un amendement pour la séance publique.
Mme Annie David . - Même s'il est mal rédigé, nous préférons maintenir cet article. Nous voterons contre l'amendement de suppression.
L'amendement n° 368 est adopté. L'article 12 quater est supprimé.
Article 13
L'amendement de cohérence n° 476 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 198, qui inscrit dans le projet territorial de santé mentale, un programme d'accès au logement et à l'hébergement accompagné pour les personnes en souffrance psychique, est déjà satisfait par les alinéas 27 et 28. La multiplication des obligations pesant sur les professionnels dans l'élaboration de leur projet territorial de santé mentale pourrait décourager leurs initiatives.
Mme Aline Archimbaud . - Des milliers de personnes se retrouvent en errance, sans pouvoir trouver un logement, lorsqu'elles sortent de l'hôpital psychiatrique. Il faudrait une action transversale alliant politique du logement et politique de santé. Les associations qui conjuguent les deux aspects ont du mal à se faire reconnaître. Il est important de soutenir leur action en inscrivant ce point dans la loi de santé publique.
M. Alain Milon, président, rapporteur . - Je vous renvoie à l'alinéa 27.
Mme Catherine Génisson . - Dans le cadre de l'organisation sectorisée de la prise en charge de la psychiatrie figurent l'hospitalisation, mais aussi les appartements thérapeutiques et tout ce que nous avons développé dans le Nord-Pas de Calais. Il ne s'agit pas seulement d'insertion sociale, mais d'hospitalisation à domicile des personnes psychiatriques. J'espère que l'alinéa 27 le précise.
M. Gérard Roche . - D'après mon expérience, le dispositif fonctionne très bien. Après la phase en logement protégé, on passe au logement fourni par des bailleurs sociaux, avec un suivi psychiatrique à domicile.
Mme Laurence Cohen . - On manque quand même de logements thérapeutiques.
Mme Agnès Canayer . - Cela fonctionne très bien sur le territoire, avec une mutualisation des services communs.
Mme Annie David . - Ce n'est pas le cas sur tous les territoires.
L'amendement n° 198 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 52 de la commission des lois qui apporte une précision bienvenue pour renforcer les droits et les garanties des personnes placées en hospitalisation psychiatrique sans consentement.
L'amendement n° 52 est adopté.
L'article 13 est adopté dans la rédaction issue des travaux de la commission.
Les articles 13 bis et 13 ter sont adoptés sans modification.
Article 13 quater
L'amendement n° 53 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 144 apporte une précision sémantique importante en affirmant que les actes d'isolement et de contention effectués dans le cadre d'une prise en charge psychiatrique sont bien des actes thérapeutiques.
L'amendement n° 144 est adopté.
L'amendement de précision n° 54 est adopté.
L'article 13 quater est adopté dans la rédaction issue des travaux de la commission.
Article 13 quinquies
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 55 de la commission des lois qui propose que le rapport sur l'infirmerie psychiatrique de la préfecture de police de Paris intègre une évaluation de l'impact des modifications proposées à l'article 13. Il repousse également le délai de remise de ce rapport.
Mme Laurence Cohen . - La commission des lois enrichit les rapports, elle !
L'amendement n° 55 est adopté.
L'article 13 quinquies est adopté dans la rédaction issue des travaux de la commission.
Article 14
L'amendement rédactionnel n° 370 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 369 prévoit une évaluation annuelle des fonctions d'appui à la coordination des parcours complexes. Elle associera les représentants des professionnels et des usagers.
Mme Laurence Cohen . - Là non plus, il ne s'agit pas d'un rapport ? La différence est subtile.
M. Alain Milon, président, rapporteur . - Cette évaluation ne prend pas la forme d'un rapport mais d'une réunion annuelle entre l'ARS, les usagers et les professionnels.
Mme Annie David . - Et l'article 40 ne s'applique pas ? Cela représente pourtant un coût supplémentaire.
M. Alain Milon, président, rapporteur . - Apparemment, non.
Mme Annie David . - Vous avez de la chance !
M. Alain Milon, président, rapporteur . - Pas toujours...
L'amendement n° 369 est adopté.
L'amendement n° 31 n'est pas adopté.
L'article 14 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel avant l'article 15
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 188 qui complexifie inutilement la rédaction.
Mme Aline Archimbaud . - Il ne s'agit pas de complexifier, mais de reconnaître les permanences d'accès aux soins de santé (PASS) et les réseaux de PMI pour renforcer le réseau des soins de premier recours en utilisant les dispositifs existants.
M. Alain Milon, président, rapporteur . - Cet amendement est satisfait par l'article L. 1411-11 qui vise les « coopérations organisées avec les établissements et services de santé, sociaux et médico-sociaux ». Si l'on commence à énumérer les services spécialisés, on risque d'en oublier.
L'amendement n° 188 n'est pas adopté.
Article 15
M . Alain Milon, président, rapporteur . - L'amendement n° 372 préserve l'activité des médecins libéraux, et notamment celle des associations de permanence des soins, dans l'organisation de la permanence des soins ambulatoires (PDSA). Selon l'article L. 6314-1 du code de la santé publique, la mission de service public de permanence des soins est assurée par les médecins libéraux en collaboration avec les établissements de santé. Or certaines ARS ont décidé de supprimer la PDSA entre minuit et 8 heures du matin. Une telle décision, contraire à l'esprit de l'article L. 6314-1, a pour effet de limiter les solutions proposées au public soit à un conseil médical par téléphone, sans visite à domicile, soit à une prise en charge hospitalière, dont les coûts sont très élevés.
Mme Catherine Génisson . - C'est un sujet important. J'aimerais que le dispositif soit appliqué de façon stricte et que les médecins libéraux s'approprient cette mission à 100 %. Beaucoup de généralistes, notamment les femmes, hésitent à faire des visites entre minuit et 8 heures du matin en milieu rural ou périurbain. D'où la substitution d'une activité hospitalière par certaines ARS. Si ce n'est pas acceptable, nous devons quand même veiller à conserver une certaine souplesse dans l'organisation des gardes entre minuit et 8 heures. La dernière phrase qui précise que « cette mission est assurée en collaboration avec les établissements de santé » pose problème. La plupart du temps, on a du mal à trouver des médecins libéraux disponibles à ces heures.
M. Michel Amiel . - Il y a une nuance entre permanence des soins et urgence. Entre minuit et 8 heures, il s'agit plus d'urgences que de consultations non programmées. D'où la décision des ARS d'autoriser les médecins libéraux à ne pas prendre de garde, d'autant qu'ils assurent déjà la permanence durant le weekend. Je suis plutôt favorable à cet amendement.
M. Gérard Roche . - La notion de nuit profonde me gêne. Dans certains départements, on autorise les consultations par téléphone et l'hospitalisation. Des médecins de SOS médecins risquent de voir leur activité remise en cause, car ils travaillent beaucoup à ces heures. C'est une hérésie.
M. Daniel Chasseing . - Dans certains départements, le médecin fait une garde à son cabinet de 20 heures à minuit. Le dimanche, il exerce à son cabinet ou à domicile, toute la journée. Le soir, consulte à son cabinet. C'est un autre médecin qui assure la garde pendant la nuit profonde, sur un territoire souvent très étendu.
M. René-Paul Savary . - Cela dépend des territoires.
M. Gérard Roche . - Certaines ARS interdisent aux médecins d'assurer les permanences et imposent la solution hospitalière.
M. Alain Milon, président, rapporteur . - C'est en effet la solution hospitalière qui est choisie par les ARS. Si nous supprimons « sans que l'activité de ces derniers puisse se substituer à celle des professionnels intervenant dans le cadre de leur activité libérale », nous laissons aux ARS la possibilité d'imposer un système reposant uniquement sur les hôpitaux à partir de minuit et d'interdire aux médecins libéraux qui le souhaitent de faire des gardes.
L'amendement n° 372 est adopté.
M. Alain Milon, président, rapporteur . - C'est l'unanimité.
Nous en sommes parvenus à l'amendement n° 371 des rapporteurs. La création d'un numéro de téléphone unique pour l'accès à la régulation médicale de la permanence des soins ambulatoires (PDSA), à côté du 15 et des numéros des associations de permanence des soins, complexifie l'accès à la PDSA. Si le souci du Gouvernement d'assurer la continuité de l'organisation en place dans certaines régions qui ont opté pour un accès commun au 15 et à la PDSA et l'aide médicale urgente est louable, cela rend peu lisible la permanence des soins qui est encore trop souvent ignorée par nos concitoyens. Voilà pourquoi nous vous proposons de créer au 1 er janvier 2017 un numéro de téléphone national unique et gratuit pour l'accès à la régulation médicale de la PDSA.
Mme Catherine Génisson . - C'est une bonne disposition à condition que la régulation différenciée ait lieu dans un même endroit pour favoriser la mutualisation, y compris pour les permanenciers.
M. Alain Milon, président, rapporteur. - C'est effectivement le but.
L'amendement n° 371 est adopté.
M. Alain Milon, président, rapporteur. - L'amendement n° 111 est satisfait par l'amendement précédent.
L'amendement n° 111 est devenu sans objet.
L'article 15 est adopté dans la rédaction issue des travaux de la commission.
Article 16
M. Alain Milon, président, rapporteur. - L'amendement n° 215 précise que les consultations et les actions de prévention médico-sociale en faveur des enfants de moins de six ans ainsi que l'établissement d'un bilan de santé pour les enfants âgés de trois à quatre ans sont organisées sans préjudice des compétences des médecins des services de PMI. Cette précision est superfétatoire : avis défavorable.
Mme Aline Archimbaud . - Les médecins de PMI s'inquiètent d'une subordination.
M. Alain Milon, président, rapporteur. - Comme l'article 16 traite de la PMI, la rédaction tournerait en rond.
L'amendement n° 215 n'est pas adopté.
M. Alain Milon, président, rapporteur. - La rédaction de l'amendement n° 124 prend en compte les missions des pédiatres, qui craignent d'être court-circuités, mais ne remet pas en cause le principe de l'extension du parcours de soins coordonnés aux enfants de moins de seize ans. Avis favorable.
L'amendement n° 124 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 30 autorise les femmes à s'adresser, sur prescription de leur sage-femme, à un médecin spécialiste, sans être pour autant pénalisées financièrement dans le cadre du parcours de soins coordonnés. L'avis est défavorable car cet amendement n'a pas sa place dans cet article.
L'amendement n° 30 n'est pas adopté.
L'article 16 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 16
M. Alain Milon, président, rapporteur . - L'amendement n° 35 insère dans le code de la santé publique un article précisant les missions des sages-femmes. Sans préjuger de l'opportunité de cet amendement, l'emploi du terme « enfant » semble étendre le champ de compétence des sages-femmes bien au-delà de la période postnatale. Avis défavorable
L'amendement n° 35 n'est pas adopté.
Article 16 bis
M. Alain Milon, président, rapporteur . - L'article 16 bis autorise les centres de santé à pratiquer des IVG chirurgicales. Les rapporteurs y sont défavorables. L'amendement n° 373 supprime donc cet article.
Mme Catherine Génisson . - Les IVG chirurgicales peuvent mal tourner : il arrive que l'utérus soit perforé, ce qui impose la présence d'un bloc opératoire. Nous sommes favorables à cet amendement.
L'amendement n° 373 est adopté ; en conséquence, l'article 16 bis est supprimé.
L'article 17 est adopté, ainsi que les articles 17 bis A à 17 bis C.
Article 17 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 374 vise à maintenir le délai de réflexion de sept jours avant la réalisation d'une IVG. Cela relève de la révision de la loi bioéthique, puisqu'il s'agit de son article 26.
Mme Catherine Génisson . - Nous aurons ce débat en séance, mais je vous renvoie à la loi sur les droits des malades. La loi éthique, c'était celle de Mme Veil.
M. Alain Milon, président, rapporteur . - Je ne suis pas d'accord. Nous en reparlerons...
L'amendement n° 374 est adopté ; en conséquence, l'article 17 bis est supprimé.
Article additionnel après l'article 17 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 243 autoriserait des établissements médico-sociaux à créer et à gérer des centres de santé. L'avis est défavorable.
L'amendement n° 243 n'est pas adopté.
Article 18
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 375, 10, 105 et 292 suppriment l'article 18 qui instaure le tiers payant généralisé.
Mme Aline Archimbaud . - Nous y reviendrons en séance.
Les amendements identiques n os 375, 10, 105 et 292 sont adoptés ; en conséquence, l'article 18 est supprimé.
L'amendement n° 135 devient sans objet.
Article additionnel après l'article 18
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 181.
Mme Aline Archimbaud . - Cet amendement s'inspire des propositions que j'avais présentées devant la commission des affaires sociales pour que les plus modestes bénéficient de leurs droits. Les dossiers qu'on leur demande de remplir comptent parfois jusqu'à 60 pièces différentes, à fournir tous les ans, ce qui les décourage. Ne retenir que le revenu fiscal de référence leur donnerait accès à leurs droits beaucoup plus facilement, ce qui simplifierait le travail des équipes qui gèrent ces droits : elles pourraient alors se consacrer à d'autres tâches plus utiles que la vérification des pièces envoyées.
M. Alain Milon, président, rapporteur . - Lors de l'examen du projet de loi de financement pour 2015, la ministre vous avait répondu qu'un rapport était en cours de rédaction et que dès ses conclusions connues, elle ferait le nécessaire. Réinterrogez la ministre sur le rapport promis.
L'amendement n° 181 n'est pas adopté.
Article 18 bis
M. Alain Milon, président, rapporteur . - L'article 18 bis prévoit un rapport au Parlement indiquant comment étendre la couverture maladie universelle complémentaire (CMU-c) à Mayotte. Opposé à la multiplication des rapports, je vous propose de supprimer cet article par l'amendement n° 376, d'autant que le Président de la République s'est déjà engagé à mettre en oeuvre cette mesure.
L'amendement n° 376 est adopté ; en conséquence l'article 18 bis est supprimé.
Articles additionnels après l'article 18 bis
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 182 et 463 prévoient le renouvellement automatique du droit à l'ACS pour les personnes bénéficiant de l'allocation aux adultes handicapés (AAH) et de l'allocation de solidarité aux personnes âgées (Aspa), ainsi que pour les personnes qui continuent à bénéficier de différentes prestations regroupées au sein du minimum vieillesse. Les publics visés ont par définition des ressources faibles et qui évoluent peu d'une année sur l'autre.
Elles peinent à faire valoir leurs droits du fait de leur âge et de leur état de santé. Faciliter leur accès à l'ACS semble une mesure opportune : avis favorable.
Mme Catherine Génisson . - Enfin un avis favorable.
Mme Aline Archimbaud . - Réjouissons-nous.
Les amendements identiques n os 182 et 463 sont adoptés et deviennent un article additionnel.
M. Alain Milon, président, rapporteur . - L'amendement n° 183 précise que les bénéficiaires du RSA-socle peuvent bénéficier de la CMU-c. Toutefois, l'article L. 861-2 du code de la sécurité sociale prévoit déjà que les allocataires du RSA-socle sont réputés satisfaire aux conditions de la CMU-c. L'amendement est satisfait, j'y suis défavorable.
Mme Aline Archimbaud . - Il reste que cette disposition est mal appliquée.
M. Alain Milon, président, rapporteur . - Peut-être, mais elle figure déjà dans le code de la sécurité sociale.
L'amendement n° 183 n'est pas adopté.
L'amendement n° 184 est déclaré irrecevable.
M. Alain Milon, président, rapporteur . - L'amendement n° 185 propose un rapport. Avis défavorable.
L'amendement n° 185 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 186 prévoit un rapport sur le coût pour les finances sociales du non-recours. Même remarque que précédemment.
L'amendement n° 186 n'est pas adopté.
Article 19
M. Alain Milon, président, rapporteur . - L'amendement n° 377 propose une autre rédaction de l'article afin que le Défenseur des droits évalue les pratiques de refus de soins.
Mme Catherine Génisson . - Le refus de soins est une réalité. Cette question éthique est du ressort des ordres et non pas du Défenseur des droits. Je suis hostile à cet amendement.
M. Alain Milon, président, rapporteur . - Lors de l'examen de la loi HPST, la ministre voulait aller plus loin que nous et envisageait de faire constater le testing par huissier. La majorité actuelle du Sénat avait proposé que le testing soit contrôlé par les ordres, mais vous vous y étiez opposés, estimant qu'ils étaient juges et parties. En outre, les associations de défense des malades se plaignent du peu de réactivité des ordres. Comme je reste opposé au testing constaté par huissier, je vous propose de charger le Défenseur des droits de ce dossier.
Mme Catherine Génisson . - Quels seront ses moyens ? Qui le saisira ?
M. Alain Milon, président, rapporteur . - Les associations de défense des malades.
M. Daniel Chasseing . - Je ne suis pas sûr que les ordres ne fassent pas leur travail.
M. Alain Milon, président, rapporteur . - En tous cas, le Défenseur des droits fera le sien et les associations seront satisfaites.
L'amendement n° 377 est adopté.
Les amendements n os 140, 165 et 302 deviennent sans objet.
Article additionnel après l'article 19
L'amendement n° 166 est déclaré irrecevable.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 257 et 462 prévoient une étude sur la pondération de la tarification des actes médicaux en fonction du handicap. Encore un rapport ? Avis défavorable.
Les amendements identiques n os 257 et 462 ne sont pas adoptés.
Article 20 bis
M. Alain Milon, président, rapporteur . - Cet article est satisfait par la convention signée entre les dentistes et l'assurance maladie comme par la règlementation actuelle, d'où l'amendement de suppression n° 378.
M. Yves Daudigny . - Les dispositions sont-elles mises en application ?
M. Alain Milon, président, rapporteur . - Elles figurent dans la convention avec les dentistes, qui les mettent en application. C'est sur cette base que le devis-modèle a été présenté sur le site de l'ordre.
L'amendement n° 378 est adopté ; en conséquence 20 bis est supprimé.
Article 21
M. Alain Milon, président, rapporteur . - La loi du 28 juillet 2011 parle de maisons départementales des personnes handicapées. L'amendement n° 379 en tire les conséquences.
L'amendement n° 379 est adopté.
M. Alain Milon, président, rapporteur . - Les amendements n os 133 et 40 obligeraient les libéraux à contribuer financièrement à la mise en place du service public d'information. Avis défavorable.
L'amendement n° 133 n'est pas adopté, non plus que l'amendement n° 40.
L'article 21 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 21
M. Alain Milon, président, rapporteur . - L'amendement n° 193 prévoit d'informer les patients et nos concitoyens sur les soutiens financiers dont bénéficient les entreprises pharmaceutiques. L'avis est défavorable.
L'amendement n° 193 n'est pas adopté.
L'article 21 bis demeure supprimé.
Article 21 ter
M. Alain Milon, président, rapporteur . - Cet article consacre la médiation sanitaire et l'interprétariat linguistique auprès des personnes éloignées des systèmes de prévention et de soins. Des référentiels, élaborés ou validés par la HAS, définiront le cadre des interventions menées en la matière. Le terme « validés » prêtant à confusion, l'amendement n° 380 précise que ces référentiels devront avoir été élaborés. Cet amendement améliore la rédaction.
Mme Catherine Génisson . - Pourquoi charger la HAS de cette mission ? D'autres instances ne pourraient-elles pas s'y atteler ?
M. Alain Milon, président, rapporteur . - La HAS a déjà commencé le travail.
Mme Catherine Génisson . - Et vous critiquiez tout à l'heure les ARS sur les GHT...
L'amendement n° 380 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 187 devient sans objet.
Mme Aline Archimbaud . - L'expression « médiation sociale dans le secteur sanitaire » est très importante.
M. Alain Milon, président, rapporteur . - Sans doute, mais l'amendement n° 380 a réécrit l'alinéa. Vous pourrez redéposer un amendement sur le texte de la commission.
L'amendement n° 187 est sans objet.
L'article 21 ter est adopté dans la rédaction issue des travaux de la commission.
Article 21 quater
M. Alain Milon, président, rapporteur . - Les amendements n os 381, 251 et 294 font l'objet d'une discussion commune.
Cet article définit le cadre législatif des instituts thérapeutiques, éducatifs et pédagogiques (Itep), expérimentés depuis 2013, afin de leur donner plus de souplesse et de leur permettre d'accompagner les jeunes. Le fonctionnement en dispositif intégré fera l'objet d'une convention conclue entre les acteurs concernés. Outre plusieurs clarifications rédactionnelles, l'amendement n° 381 précise que le cahier des charges définissant les conditions du fonctionnement en dispositif intégré est fixé par décret et clarifie le rôle de la commission exécutive de la MDPH.
L'amendement n° 381 est adopté.
Les amendements n os 251 et 294 deviennent sans objet.
L'article 21 quater est adopté dans la rédaction issue des travaux de la commission.
L'article 22 est adopté sans modification.
Article 22 bis
M. Alain Milon, président, rapporteur . - L'article autorise les départements à mettre en place des dispositifs de tiers payant pour des dépenses prises en charge dans le cadre de la prestation de compensation du handicap (PCH). Il n'a pas de lien avec le texte en discussion, d'où l'amendement de suppression n° 382 : laissons les départements travailler.
L'amendement n° 382 est adopté ; en conséquence, l'article 22 bis est supprimé.
Article 23
M. Alain Milon, président, rapporteur . - Le Gouvernement n'a pu dire combien coûterait l'obligation d'informer le patient sur le coût de son hospitalisation. En outre, je trouve déplacé de dire à un patient qui sort de l'hôpital qu'il a coûté telle ou telle somme. L'amendement n° 383 propose donc la suppression de cet article.
Mme Catherine Génisson . - Cet article est surprenant, pour ne pas dire plus. Cela dit, certains membres de votre majorité réclament cette mesure.
M. Alain Milon, président, rapporteur . - Pas moi.
Mme Catherine Génisson . - Vous n'êtes pas seul dans votre groupe. Ainsi, Dominique Tian est un fervent partisan de cette mesure. Cela dit, il faudrait informer nos concitoyens sur le coût de la santé.
M. René-Paul Savary . - Ils reçoivent les frais de remboursement chez eux.
M. Alain Milon, président, rapporteur . - Mais pas dès la sortie.
M. René-Paul Savary . - En outre, les hôpitaux seraient bien incapables de sortir la facture immédiatement.
L'amendement n° 383 est adopté ; en conséquence l'article 23 est supprimé.
Article additionnel après l'article 23
M. Alain Milon, président, rapporteur . - L'amendement n° 36 relatif à l'entretien prénatal précoce. Cette mesure a été introduite dans la proposition de loi relative à la protection de l'enfant. Pour cette raison, retrait ou avis défavorable.
L'amendement n° 36 n'est pas adopté.
Article 23 bis
M. Alain Milon, président, rapporteur . - Cet article prévoit que toute évacuation sanitaire depuis Wallis-et-Futuna donnera lieu à la remise au patient d'un document l'informant des modalités et des conséquences financières de son transfert. Je vous propose, par l'amendement n° 384, de supprimer cet article.
L'amendement n° 384 est adopté ; en conséquence, l'article 23 bis est supprimé.
Article 24
M. Alain Milon, président, rapporteur . - L'amendement n° 279 prévoit l'accord explicite du patient pour lui adresser la lettre de liaison sous forme dématérialisée. N'alourdissons pas la procédure : retrait ?
L'amendement n° 279 est retiré.
L'article 24 est adopté.
Article 25
M. Alain Milon, président, rapporteur . - L'amendement n° 385 est de pure coordination.
Mme Catherine Génisson . - Sans doute, mais cet article transgresse le secret médical.
M. Alain Milon, président, rapporteur . - Je suis bien d'accord avec vous.
Mme Catherine Deroche, rapporteure . - Le secret médical doit perdurer après le décès.
L'amendement n° 385 est adopté.
M. Alain Milon, président, rapporteur . - L'article 25, qui met en place le dossier médical partagé, prévoit que le médecin traitant ait accès à l'ensemble des données qu'il contient, y compris celles qui ont été rendues inaccessibles par le patient. L'amendement n° 449 précise que le consentement du patient est nécessaire pour que cet accès soit possible.
L'amendement n° 449 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 120 est satisfait par l'amendement des rapporteurs à l'article 9 bis. Retrait ?
L'amendement n° 120 est retiré.
M. Alain Milon, président, rapporteur . - L'amendement n° 32 donne accès aux sages-femmes à l'ensemble des données médicales avec l'accord de la parturiente. Avis favorable.
L'amendement n° 32 est adopté.
L'amendement n° 151 devient sans objet.
L'article 25 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 25
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 281 de Mme Imbert portant sur le dossier pharmaceutique.
Mme Corinne Imbert . - Cet amendement généralise l'expérimentation donnant la possibilité aux médecins d'un établissement de consulter le dossier pharmaceutique du patient, afin de garantir les soins en évitant des erreurs de surdosage ou de prescription.
Les amendements identiques n os 281 et 146 sont adoptés et deviennent article additionnel.
Article 26 A
M. Alain Milon, président, rapporteur . - L'amendement n° 386 supprime l'article 26 A, qui n'apporte rien à l'état du droit.
L'amendement n° 386 est adopté ; en conséquence, l'article 26 A est supprimé.
Article 26
M. Alain Milon, président, rapporteur . - L'amendement n° 387 rétablit la possibilité pour les établissements privés d'exercer des missions de service public tout en maintenant les garanties s'attachant à cet exercice pour les patients, y compris les tarifs opposables. La loi HPST avait créé les missions de service public, à condition que les patients jouissent du tarif opposable dans les cliniques privées. Nous ne demandons pas que les cliniques soient intégrées au service public hospitalier, mais qu'elles aient une mission de service public quand elles présentent au tarif opposable un service hospitalier absent des hôpitaux du territoire. Une clinique de Sorgues, en Vaucluse, offre un service de chirurgie de la main qui n'existe pas à l'hôpital d'Avignon. Sans mission de service public, il faut aller à Montpellier ou Marseille ou régler un tarif non opposable.
Mme Catherine Génisson . - Cette possibilité existe dans le texte actuel. Sans rouvrir le débat sur le service public hospitalier, les médecins du service public hospitalier sont comme les médecins libéraux que nous évoquions tout à l'heure : ils emploient 25 à 30 % de leur temps de travail et de leur stress pour accompagner les étudiants. Les contraintes mises légitimement en évidence par les médecins généralistes sont les mêmes pour les praticiens hospitaliers. Le compagnonnage obère le temps de soin.
M. Alain Milon, président, rapporteur . - C'est la mission de l'hôpital.
Mme Catherine Génisson. - C'est bien pourquoi nous nous étions opposés à la vente à la découpe du service public hospitalier.
M. Yves Daudigny . - Il serait intéressant d'avoir un éclairage précis de la ministre sur le sujet. Le projet de loi prévoit que la notion de service public hospitalier est indépendante des autorisations données pour l'exercice de telle ou telle pratique. Il dispose aussi que les missions de service public des cliniques, telles que les urgences, seront maintenues dans le cadre d'une association entre privé et public. L'extension de ce qui est envisagé pour les urgences n'est pas impossible. Un directeur de service que nous avons auditionné s'y était dit favorable.
M. Alain Milon, président, rapporteur . - Nous voulons un label « service public hospitalier » et un label « mission de service public ».
M. René-Paul Savary . - Qu'en sera-t-il des dépassements d'honoraires ?
M. Alain Milon, président, rapporteur . - Il s'agit de rester aux tarifs opposables et au service public.
Mme Catherine Génisson . - Cela fait beaucoup de missions : l'enseignement universitaire, la recherche...
M. Alain Milon, président, rapporteur . - À Marseille, la cardiologie chirurgicale n'est pas à l'hôpital, mais à la clinique Clairval. Si on ne lui donne pas de mission de service public, les cardiologues partiront. Sans chirurgie cardiaque publique ni mission de service public, le tarif du stent est très différent...
M. Yves Daudigny . - Il y a une distance entre le maintien de l'activité avec financement, comme dans la loi HPST, et un label. L'opposition probable de la ministre au label ne doit pas bloquer le maintien de l'activité.
M. Alain Milon, président, rapporteur . - Nous sommes bien d'accord.
L'amendement n° 387 est adopté.
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 125, satisfait par notre amendement n° 39 à l'article 12 bis.
L'amendement n° 125 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 34 qui supprime la mention de la formation initiale des sages-femmes : leurs écoles sont intégrées aux CHU.
L'amendement n° 34 est adopté.
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 189 qui oblige les permanences d'accès aux soins de santé (PASS) à faciliter l'accès aux réseaux institutionnels ou associatifs d'accueil et d'accompagnement social et précise que la convention conclue avec l'Etat couvre la prise en charge des personnes sans couverture maladie. L'article ne concerne que la compétence en santé des PASS ; celles-ci resteront libres d'accueillir en leur sein une assistante sociale, sans que cette obligation soit imposée à tous les établissements de santé. La précision de la couverture des prises en charge n'est en outre pas nécessaire.
L'amendement n° 189 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 33 rappelle que l'Etat participe aux dépenses de santé au titre de leurs activités de formation de sages-femmes. Nous y aurions été favorables sous réserve de modification.
Mme Catherine Génisson . - N'y a-t-il pas là de dépenses supplémentaires passibles de l'article 40 ?
M. Alain Milon, président, rapporteur . - Les dépenses existent déjà. Peut-être faudrait-il revoir la rédaction de l'amendement.
Les amendements identiques n os 33 et 153 ne sont pas adoptés.
M. Alain Milon, président, rapporteur . - L'amendement n° 41 supprime l'obligation pour un établissement de pratiquer l'ensemble de son activité aux tarifs opposables pour participer au service public hospitalier. J'y suis défavorable car notre amendement maintient les missions de service public des cliniques privées aux tarifs opposables à côté du service public hospitalier. On ne peut pas demander les missions de service public et des dépassements d'honoraires.
Les amendements identiques n os 41 et 95 ne sont pas adoptés.
M. Alain Milon, président, rapporteur . - L'amendement n° 42 remplace l'obligation de pratiquer des tarifs opposables par celle de l'efficience. Défavorable.
L'amendement n° 42 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 43 de M. Barbier, qui ferait de l'accessibilité des soins une des composantes du service public hospitalier. Je ne comprends pas bien cette notion.
L'amendement n° 43 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Les amendements n os 44 et 96 suppriment la garantie des tarifs opposables en cas de transfert temporaire dans un autre établissement que ceux participant au service public hospitalier. Ces tarifs doivent être appliqués au patient tout au long des soins.
Les amendements n os 44 et 96 ne sont pas adoptés.
M. Alain Milon, président, rapporteur . - L'amendement n° 97 supprime l'obligation pour les établissements participant au service public hospitalier de faire participer les usagers. Nous sommes défavorables puisque nous avons rétabli les missions de service public.
Mme Laurence Cohen . - Bonne nouvelle !
L'amendement n° 97 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 464 organise une mission de conseil et d'expertise aux équipes des établissements. Quel est précisément l'objectif visé ? Demande de retrait pour obtenir une explication en séance.
Mme Annie David . - On a seulement deux minutes et demie pour s'exprimer en séance. Si on ne peut plus débattre non plus en commission, où le pouvons-nous ?
Mme Laurence Cohen . - Le temps alloué à notre groupe, dans une discussion générale d'une heure, est de sept minutes. Va-t-on slamer, mimer ?
M. Alain Milon, président, rapporteur . - Le vote étant prévu le 6 octobre, l'examen durera deux semaines. Il en aurait duré trois si l'on avait repris le 8 septembre, ce dont personne en Conférence des Présidents ne voulait. Le temps de la discussion générale a été réduit pour qu'on puisse néanmoins travailler. J'en profite pour rappeler que la date limite de dépôt des amendements est le 10 septembre et que nous aurons à nous réunir avant la séance publique pour commencer leur examen.
L'amendement n° 464 est retiré.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 45 et 98 sont dans le même esprit que celui des rapporteurs à l'article 12 bis précisant que les établissements doivent être volontaires pour participer aux communautés.
Les amendements identiques n os 45 et 98 sont adoptés.
M. Alain Milon, président, rapporteur . - L'amendement n° 126 est satisfait par notre amendement à l'article 12 bis prévoyant que les établissements de santé peuvent participer aux communautés professionnelles territoriales de santé.
L'amendement n° 126 est retiré.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 127, conforme aux engagements pris par la ministre, et qui complète l'alinéa 63 en précisant que les décisions d'autorisations ne doivent pas être fonction du statut de l'établissement.
L'amendement n° 127 est adopté.
L'article 26 est adopté dans la rédaction issue des travaux de la commission.
Article 26 bis A
L'amendement de cohérence n° 388 est adopté.
L'article 26 bis A est adopté dans la rédaction issue des travaux de la commission.
Article 26 bis B
M. Alain Milon, président, rapporteur . - L'amendement n° 389 supprime l'article 26 bis B. Il ne paraît pas opportun de prévoir l'élaboration d'un projet psychologique spécifique à côté du projet médical dans la mesure où la dimension psychologique doit être intégrée aux soins et où le code de la santé publique ne reconnaît pas de professionnels de la psychologie.
Mme Aline Archimbaud . - Nous n'avons pas compris.
M. Alain Milon, président, rapporteur . - Ajouter un projet psychologique à ceux déjà prévus par le projet d'établissement n'a guère de sens.
L'amendement n° 389 est adopté ; en conséquence, l'article 26 bis B est supprimé.
L'article 26 bis C est adopté sans modification.
Article 26 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 308 supprime l'article 26 bis, qui reprend une partie des dispositions du décret du 14 décembre 2011 relatif aux limites et réserves du recours à l'emprunt par les établissements publics de santé. Elles doivent rester du domaine règlementaire. Les placer au niveau législatif ne les rendra pas plus efficaces.
Mme Annie David . - Nous sommes contre la suppression.
L'amendement n° 308 est adopté ; en conséquence l'article 26 bis est supprimé.
Article 26 ter A
M. Alain Milon, président, rapporteur . - L'article 26 ter A n'ajoute pas de dispositions normatives à l'état du droit. L'implication des collectivités territoriales figure déjà dans la loi. D'où l'amendement n° 391.
L'amendement n° 391 est adopté ; en conséquence, l'article 26 ter A supprimé.
L'article 26 ter B est adopté sans modification.
Article 26 ter
M. Alain Milon, président, rapporteur . - L'amendement n° 392 supprime un rapport.
L'amendement n° 392 est adopté ; en conséquence, l'article 26 ter est supprimé.
Article 27
M. Alain Milon, président, rapporteur . - Les GHT peuvent être un moyen d'assurer une meilleure efficience. L'amendement n° 393 garantit que l'élaboration du projet médical par les établissements souhaitant former un GHT précède la définition des GHT par l'ARS ; il prévoit que les activités de radiologie seront organisées en commun, comme les activités de biologie médicale ; il accroît la place des élus en faisant participer les présidents des conseils de surveillance au comité stratégique chargé de se prononcer sur la mise en oeuvre de la convention et du projet médical partagé.
Mme Catherine Génisson . - Je suis surprise et déçue que vous n'ayez pas repris la formule de la loi HPST sur les communautés hospitalières de territoire (CHT). La mise en commun des moyens de la biologie et de l'imagerie médicales, et non des spécialités comme la chirurgie, qui s'explique par des plateaux techniques particuliers, devra être expliquée.
M. Alain Milon, président, rapporteur . - Les CHT étaient les prémisses des GHT.
Mme Catherine Génisson . - La logique des libéraux et des hospitaliers est différente. L'hôpital doit se soumettre.
M. Alain Milon, président, rapporteur . - L'hôpital est un service de l'Etat.
Mme Catherine Génisson . - Donc il doit se taire ?
M. Alain Milon, président, rapporteur . - Les médecins libéraux ne sont pas au service de l'Etat mais de la santé publique. Ils ne sont pas salariés, contrairement aux fonctionnaires.
Mme Catherine Génisson . - Les praticiens hospitaliers ne sont pas fonctionnaires.
M. Alain Milon, président, rapporteur . - Tous les autres le sont.
M. Jean-Louis Tourenne . - Tous les professionnels de santé sont au service de la santé publique.
M. Alain Milon, président, rapporteur . - Et de l'Etat qui détermine la politique de santé publique. En biologie et en imagerie, les investissements considérables peuvent entraîner une prise en main du GHT par l'hôpital pivot. De surcroît, nous réinstallons les élus dans le comité stratégique se prononçant sur le projet médical.
M. Yves Daudigny . - Les élus participeraient au comité des élus et au comité stratégique.
M. Alain Milon, président, rapporteur . - Oui.
Mme Laurence Cohen . - Trois milliards d'euros d'économies doivent être réalisées sur l'hôpital. Beaucoup de GHT serviront à fermer des établissements. Je suis fondamentalement contre - je ne parle pas de votre amendement, dont je reconnais qu'il exprime une volonté d'amélioration.
M. Alain Milon, président, rapporteur . - D'où l'importance du projet médical partagé.
M. René-Paul Savary . - A contrario, un GHT peut sauver les petites structures en les regroupant, à condition qu'il y ait une volonté partagée de trouver une complémentarité pour le parcours de soins du malade. Il peut y avoir une tentation hégémonique. La participation des élus constitue une avancée significative.
L'amendement n° 393 est adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 90.
Mme Laurence Cohen . - Tant mieux, nous sommes d'accord.
L'amendement n° 90 n'est pas adopté.
L'amendement n° 8 devient sans objet.
M. Alain Milon, président, rapporteur . - L'amendement n° 122 de M. Chasseing complète l'article en prévoyant la représentation des établissements privés au sein du GHT dans la convention.
M. René-Paul Savary . - Il est intéressant qu'ils soient associés au projet de santé.
Mme Catherine Génisson . - Que signifie le terme « représentation » ? L'alinéa 14 est explicite. Que demande-t-on de plus ?
M. Daniel Chasseing . - Je demande que les établissements privés soient représentés dans le GHT.
M. René-Paul Savary . - Ils pourront être dans le comité stratégique.
Mme Catherine Deroche, rapporteure . - C'est ce que j'ai compris.
M. Alain Milon, président, rapporteur . - Le texte de l'Assemblée nationale prévoit une convention, pas que celle-ci organise la représentation des établissements privés.
Mme Catherine Génisson . - A ce moment-là, on n'est plus dans l'association. Cela pose une question de fond.
L'amendement n° 122 est adopté.
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 114.
Mme Françoise Gatel . - Je le retire avec docilité...
L'amendement n° 114 est retiré.
M. Alain Milon, président, rapporteur . - L'amendement n° 6 est satisfait par le nôtre.
L'amendement n° 6 devient sans objet, de même que l'amendement n° 5.
L'article 27 est adopté dans la rédaction issue des travaux de la commission.
L'article 27 bis est adopté sans modification.
Article 27 ter
L'amendement rédactionnel n° 309 est adopté.
M. Alain Milon, président, rapporteur . - Demande de retrait ou avis défavorable à l'amendement n° 46. Il faut distinguer vérification et contrôle par la Cour des comptes.
L'amendement n° 46 n'est pas adopté.
L'article 27 ter est adopté dans la rédaction issue des travaux de la commission.
L'article 27 quater est adopté sans modification.
Article 27 quinquies
L'amendement n° 106 n'est pas adopté.
L'article 27 quinquies est adopté sans modification.
Article 27 sexies
L'amendement rédactionnel n° 310 est adopté.
L'article 27 sexies est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 27 sexies
M. Alain Milon, président, rapporteur . - L'amendement n° 396 rend pérenne le dispositif du plateau mutualisé d'imagerie médicale en confiant directement aux ARS la possibilité d'autoriser leur création, sur l'initiative des professionnels de santé. Nous souhaitons que le public ait des plateaux aussi puissants que le privé, qui a effectué des installations massives.
L'amendement n° 396 est adopté et devient article additionnel.
Article additionnel avant le chapitre 1 er
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 118 qui pose une difficulté dès lors que les épreuves d'internat sont nationales.
M. Daniel Chasseing . - Pourquoi un avis défavorable ?
Mme Catherine Génisson . - L'objet évoque les « femmes médecins qui souhaitent concilier l'exercice de leur profession avec leur vie familiale », comme si celle-ci n'intéressait pas les hommes...
M. Alain Milon, président, rapporteur . - La deuxième ligne du dispositif nous interpelle : « les étudiants concernés par cette augmentation devront obligatoirement pendant une période de 10 ans exercer en milieu rural, c'est-à-dire au moins à 20 kilomètres d'une ville. »
M. Daniel Chasseing . - C'est pourtant la vraie vie !
M. Alain Milon, président, rapporteur . - En plus nous ne savons pas qui sont les « étudiants concernés ».
M. Daniel Chasseing . - Un étudiant peut redoubler par choix, afin de terminer dans les premiers l'année suivante.
Mme Annie David . - Lorsque j'avais proposé une disposition similaire...
Mme Laurence Cohen . - Pour deux ans, pas dix !
Mme Annie David . - ... vous aviez parlé, en séance publique, de STO !
L'amendement n° 118 est retiré.
Article 28
M. Alain Milon, président, rapporteur . - L'article L. 1110-1-1 du code de la santé publique prévoit déjà que les professionnels de santé et du secteur médico-social reçoivent, au cours de leur formation initiale et continue, une formation spécifique relative au handicap. L'amendement n° 465 est satisfait.
L'amendement n° 465 n'est pas adopté.
L'article 28 est adopté sans modification, ainsi que les articles 28 bis A, 28 bis et 29.
Articles additionnels après l'article 29
M. Alain Milon, président, rapporteur . - L'amendement n° 145 relatif au stage des étudiants travailleurs sociaux, ainsi que des élèves aides-soignants et auxiliaires de puériculture est déjà satisfait. Avis défavorable.
L'amendement n° 145 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable aux amendements n os 180 et 261.
Les amendements identiques n os 180 et 261 ne sont pas adoptés.
Article additionnel avant l'article 30
M. Alain Milon, président, rapporteur . - L'amendement n° 287 est satisfait par la rédaction proposée par les rapporteurs à l'article 30 quinquies.
L'amendement n° 287 n'est pas adopté.
Article 30
M. Alain Milon, président, rapporteur . - L'amendement n° 397 prévoit la réalisation d'une évaluation des pratiques avancées dans un délai de deux ans après l'entrée en vigueur du projet de loi. Cette évaluation doit identifier les points de blocage qui entraveraient la montée en puissance du dispositif des pratiques avancées et contrôler la qualité et la sécurité des prises en charge réalisées dans ce cadre. Cette proposition est tirée d'un rapport rédigé voici deux ans avec Mme Génisson.
L'amendement n° 397 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 399 précise que la pratique avancée peut également être exercée au sein d'un pôle de santé, qui en constitue le cadre idéal.
L'amendement n° 399 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 398 fixe au grade master le niveau du diplôme universitaire requis pour l'exercice en pratique avancée.
L'amendement n° 398 est adopté.
M. Alain Milon, président, rapporteur . - La rédaction de l'article 30, modifiée par les rapporteurs, prévoit que l'exercice en pratique avancée se fait toujours au sein d'une équipe coordonnée par un médecin. Avis défavorable à l'amendement n° 296, qui ne respecte pas cette logique.
L'amendement n° 296 n'est pas adopté.
L'article 30 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 30
M. Alain Milon, président, rapporteur . - Les esthéticiens ne constituant ni une profession médicale, ni une profession paramédicale, il ne paraît pas utile de prévoir des dispositions dédiées dans le code de la santé publique. Avis défavorable à l'amendement n° 20.
L'amendement n° 20 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 288.
L'amendement n° 288 n'est pas adopté.
Article 30 bis A
M. Alain Milon, président, rapporteur . - Les amendements n os 400, 11 et 293 rétablissent l'ordre des infirmiers en supprimant l'article 30 bis A.
Les amendements n os 400, 11 et 293 sont adoptés ; en conséquence, l'article 30 bis A est supprimé.
L'article 30 bis demeure supprimé.
L'article 30 ter est adopté sans modification.
Article additionnel après l'article 30 ter
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 260, qui reconnaîtrait la profession d'optométriste dans le code de la santé publique. Attendons les conclusions de la mission de l'Igas sur la filière visuelle, pilotée par Dominique Voynet.
Mme Catherine Génisson . - Il est envisagé d'accorder des compétences d'orthométrie à la filière ophtalmologique et orthoptique, ainsi qu'aux opticiens. Cette mesure fait l'objet d'un consensus de la filière.
M. Alain Milon, président, rapporteur . - Je vous suggère, monsieur Tourenne, de déposer à nouveau votre amendement lors de l'examen du texte en séance publique.
L'amendement n° 260 n'est pas adopté.
Article 30 quater
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 37.
L'amendement n° 37 n'est pas adopté.
L'article 30 quater est adopté sans modification.
Article 30 quinquies
M. Alain Milon, président, rapporteur . - L'amendement n° 401 prévoit le remplacement, au premier alinéa de l'article L. 4321-4 du code de la santé publique, des mots : « autoriser individuellement à exercer la profession de masseur-kinésithérapeute » par les mots : « délivrer à titre individuel l'équivalence du titre professionnel de masseur-kinésithérapeute ».
L'amendement n° 401 est adopté.
L'article 30 quinquies est adopté dans la rédaction issue des travaux de la commission.
Article 30 sexies
M. Alain Milon, président, rapporteur . - Relatif aux pédicures-podologues, l'amendement n° 402 est de même inspiration.
L'amendement n° 402 est adopté.
L'article 30 sexies est adopté dans la rédaction issue des travaux de la commission.
Article 31
M. Alain Milon, président, rapporteur . - L'amendement n° 403 supprime les alinéas 1 à 20 et 24 à 26 de l'article 31, relatifs à la compétence des sages-femmes pour la réalisation des IVG médicamenteuses. Inutile de réitérer les observations émises à l'article 16 bis : les dispositions qui encadrent l'IVG ont vocation à être examinées dans le cadre d'une révision des lois de bioéthique.
Mme Laurence Cohen . - Nous sommes défavorables.
Mme Catherine Deroche, rapporteure . - Je ne suis pas favorable à ce que les sages-femmes pratiquent des IVG, même médicamenteuses.
Mme Michelle Meunier . - C'est déjà le cas dans les centres d'orthogénie.
M. Alain Milon, président, rapporteur . - La prescription de la pilule du lendemain par les sages-femmes ne pose pas problème, mais celle des IVG médicamenteuses est plus contestable. Les sages-femmes elles-mêmes ne sont pas demandeuses.
Mme Laurence Cohen . - Celles que la délégation aux droits des femmes a entendues y étaient favorables !
L'amendement n° 403 est adopté ; en conséquence, l'amendement n° 79 devient sans objet.
M. Alain Milon, président, rapporteur . - Les sages-femmes peuvent prescrire des vaccins au nouveau-né (moins de 28 jours) et à son entourage. L'amendement n° 47 étend cette possibilité au nourrisson, c'est-à-dire jusqu'à l'âge de 23 mois. Avis défavorable.
Mme Michelle Meunier . - Ce qui compte, c'est la vaccination, pas la personne qui la pratique.
Mme Nicole Bricq . - C'est un combat d'arrière-garde !
Mme Catherine Deroche, rapporteure . - L'enfant pourrait ne pas voir un médecin pendant les deux premières années de sa vie!
M. René-Paul Savary . - Les vaccinations se font à l'occasion des visites obligatoires.
Mme Michelle Meunier . - L'enjeu principal est la vaccination. Au vu de la proximité de la sage-femme avec la mère et l'entourage, une telle mesure relève du bon sens. En cas de nécessité, la sage-femme portera le bébé chez le médecin.
M. Alain Milon, président, rapporteur . - Après 28 jours, la visite du médecin est obligatoire. La mère refusera-t-elle la vaccination par le pédiatre au prétexte que la sage-femme peut s'en charger ?
Mme Annie David . - C'est seulement une possibilité !
M. Jean-Louis Tourenne . - En maintenant l'interdiction, vous donnez l'impression de défendre un pré carré à préserver. L'amendement offre une facilité, qui au demeurant sera probablement très peu utilisée. Pourquoi s'arc-bouter sur un privilège ?
M. Alain Milon, président, rapporteur . - Avant de prescrire le vaccin, le médecin examine le nourrisson, recherche d'éventuelles contre-indications. C'est un métier, pas un pré carré. Comment la sage-femme détectera-t-elle les contre-indications ?
M. Jean-Louis Tourenne . - Ce n'est pas l'esprit de l'amendement, qui n'exonère en aucun cas les femmes de l'obligation de porter leur enfant chez le médecin.
Mme Catherine Génisson . - Je comprends vos préoccupations pour l'enfant, mais moins pour l'entourage.
M. Alain Milon, président, rapporteur . - Quel est l'intérêt, pour l'entourage, d'aller voir la sage-femme après les 28 jours de l'enfant ?
Mme Annie David . - La femme qui sort de couches continue à voir la sage-femme pour le suivi post-natal. Une mère qui a d'autres enfants peut trouver un intérêt à se faire vacciner par la sage-femme si une épidémie de rougeole s'est déclarée à l'école.
L'amendement n° 47 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 78.
L'amendement n° 78 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 29 qui donne la possibilité aux sages-femmes, en cas de grossesse ou de suites de couches pathologiques, de participer sur prescription du médecin au traitement et à la surveillance de ces situations chez la femme et le nouveau-né, et non plus seulement de pratiquer les soins prescrits par un médecin.
Mme Laurence Cohen . - Les gynécologues médicaux que nous avons entendus se sont déclarés favorables à l'élargissement des compétences des sages-femmes, à condition qu'elles restent supervisées par un médecin référent. Cet amendement va dans le bon sens.
L'amendement n° 29 est adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 48 qui reconnaît aux sages-femmes un droit général de prescription pour l'ensemble des examens, des actes, des dispositifs médicaux et des médicaments nécessaires à l'exercice de leur profession.
L'amendement n° 48 n'est pas adopté.
L'article 31 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 31
M. Alain Milon, président, rapporteur . - L'amendement n° 245 prévoit que la contribution forfaitaire annuelle à la charge des professionnels de santé pour l'abondement du fonds de garantie des dommages consécutifs à des actes de prévention, de diagnostic ou de soins dispensés par les professionnels de santé exerçant à titre libéral ne peut dépasser une proportion, fixée par décret, des revenus de ces professionnels.
Mme Laurence Cohen . - C'est-à-dire ?
M. René-Paul Savary . - Il s'agit d'une assurance obligatoire.
M. Alain Milon, président, rapporteur . - Le montant de cette contribution se situe dans une fourchette comprise entre 15 et 25 euros par an.
Mme Catherine Deroche, rapporteure . - Comment moduler avec un tel montant ?
L'amendement n° 245 n'est pas adopté.
L'article 31 bis est adopté sans modification.
Article additionnel après l'article 31 bis
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 158, qui donne aux pharmaciens d'officine la possibilité de transmettre les échantillons qu'ils recueillent à un laboratoire de biologie médicale.
M. Yves Daudigny . - Pourquoi cet avis ? M. Barbier évoque les zones rurales isolées, où ce service de transmission des données biologiques apportées par le malade n'est pas assuré.
M. Alain Milon, président, rapporteur. - Cette mesure a été discutée dans le cadre du projet de loi sur la biologie médicale. La ministre a indiqué que les pharmaciens pourraient recueillir ces données à condition de passer une convention avec le laboratoire de biologie médicale. Il est préférable de demander des précisions en séance à la ministre.
L'amendement n° 158 n'est pas adopté.
L'article 32 demeure supprimé.
Article additionnel après l'article 32
M. Alain Milon, président, rapporteur . - L'amendement n° 213 porte sur l'obligation de proposer des vaccins sans aluminium pour la vaccination obligatoire. La ministre a répondu sur ce sujet. Nous poserons à nouveau la question en séance publique au mois de septembre, en espérant que les résultats des études sur les adjuvants aluminiques seront connus.
L'amendement n° 213 n'est pas adopté.
Les articles 32 bis et 32 ter sont adoptés sans modification.
Article additionnel après l'article 32 ter
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 265.
L'amendement n° 265 est adopté et devient un article additionnel.
Article 33
M. Alain Milon, président, rapporteur . - L'amendement n° 311 élargit aux masseurs-kinésithérapeutes la possibilité de prescrire des substituts nicotiniques.
L'amendement n° 311 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 110 est satisfait : les substituts nicotiniques sont en vente dans les pharmacies depuis 2009.
L'amendement n° 110 n'est pas adopté.
Mme Annie David . - Autoriser les buralistes à vendre ces produits calmerait leur mécontentement...
Mme Nicole Bricq . - C'est malvenu !
Mme Annie David . - ... et leur donnerait la possibilité de diversifier leurs activités.
M. Alain Milon, président, rapporteur. - Si l'on met les substituts nicotiniques en vente libre, alors il faudra qu'ils soient vendus partout, et pas seulement chez les buralistes.
Mme Corinne Imbert . - Il ne faut pas confondre la vente libre et la possibilité de délivrer un produit sans ordonnance. Un patch ne se vend pas comme un paquet de bonbons. Le pharmacien donne des conseils personnalisés.
M. Alain Milon, président, rapporteur . - L'amendement n° 152 autorise les sages-femmes à prescrire des substituts nicotiniques jusqu'à deux mois, et non plus 28 jours.
L'amendement n° 152 est adopté.
Mme Catherine Génisson . - Les substituts nicotiniques ne sont pas des produits anodins.
M. Alain Milon, président, rapporteur . - Les sages-femmes en prescrivent déjà aux femmes enceintes.
J'émets un avis défavorable à l'amendement n° 286.
L'amendement n° 286 n'est pas adopté.
L'article 33 est adopté dans la rédaction issue des travaux de la commission.
Article 33 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 312 supprime l'article 33 bis. Le suivi des femmes enceintes fumeuses doit s'inscrire dans le suivi de la grossesse sans nécessiter une consultation spécifique.
Mme Laurence Cohen . - Nous ne souhaitons pas la suppression de cet article.
M. Alain Milon, président, rapporteur . - Voulez-vous vraiment une consultation spécifique pour que la sage-femme avertisse la femme enceinte des dangers du tabagisme ? C'est ce que prévoit l'article. Nous en reparlerons en séance.
L'amendement de suppression n° 312 est adopté.
L'article 33 bis est supprimé.
Article 34
L'amendement rédactionnel n° 406 est adopté.
L'article 34 est adopté dans la rédaction issue des travaux de la commission.
Les articles 34 bis A et 34 bis sont adoptés sans modification.
Article additionnel après l'article 34 bis
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 280, qui porte à deux ans le délai maximal pendant lequel un titulaire d'officine peut se faire remplacer.
L'amendement n° 280 est adopté et devient un article additionnel.
Les articles 34 ter et 34 quater sont adoptés sans modification.
Article additionnel après l'article 34 quater
M. Alain Milon, président, rapporteur . - L'amendement n° 466 revoit le statut des orthophonistes, ce qui me semble difficile dans le cadre d'un tel amendement ; c'est pourquoi je préfère qu'il soit présenté en séance, afin que le Gouvernement puisse se prononcer sur le dispositif proposé.
Mme Laurence Cohen . - Les orthophonistes ont aligné leurs demandes sur le statut obtenu par les kinésithérapeutes, après une concertation consensuelle avec le ministère. Alors que leurs revendications initiales allaient beaucoup plus loin - ils demandaient notamment à pouvoir prescrire certains actes - ils les ont revues dans un sens très raisonnable en respectant l'esprit de la concertation. J'accepte de retirer l'amendement pour le proposer en séance.
L'amendement n° 466 est retiré.
Article 35
M. Alain Milon, président, rapporteur. - Avis défavorable à l'amendement n° 91.
L'amendement n° 91 n'est pas adopté.
L'article 35 est adopté sans modification.
Articles additionnels après l'article 35
Mme Catherine Deroche, rapporteure . - Avis défavorable à l'amendement n° 81, qui crée un article additionnel prévoyant une définition de la notion de matériau antimicrobien. Or une telle définition, qui relève davantage du scientifique que du législateur, est dépourvue de portée normative. De plus, son insertion dans une subdivision du code de la santé publique relative aux médicaments apparaît peu pertinente, voire source de confusion.
L'amendement n° 81 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - Avis défavorable à l'amendement n° 82, qui prévoit le financement à titre expérimental d'éléments cuivrés dans les établissements de santé par le fonds régional d'intervention, lequel n'a pas vocation à financer l'équipement des établissements de santé.
L'amendement n° 82 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 167 crée des autorisations temporaires d'innovation en santé publique. Avis défavorable. À vrai dire, nous n'avons pas compris le sens de l'amendement.
L'amendement n° 167 n'est pas adopté.
Article 35 bis A
Mme Catherine Deroche, rapporteure . - L'article 35 bis A ouvre la possibilité de prescrire des activités physiques adaptées aux patients atteints d'une maladie de longue durée, ce qui est intéressant. Néanmoins, il risque de rendre plus complexe l'application des dispositions déjà existantes en matière de prescription des activités sportives et de créer à terme une demande pour un remboursement de ces activités. Nous proposons sa suppression.
Mme Nicole Bricq . - Il faut considérer le texte de l'Assemblée nationale.
Mme Catherine Deroche, rapporteure . - L'article a été présenté en séance par Mme Fourneyron...
Mme Nicole Bricq . - Un médecin du sport.
Mme Catherine Deroche, rapporteure . - Voici ce qu'a dit la ministre en séance : « Il n'y a aucun doute sur le fait que l'activité physique est favorable à l'état de santé général de la personne, permet de prévenir l'apparition de certaines maladies et permet même à certains malades de mieux récupérer.
Le débat ne porte donc pas sur le point de savoir si l'activité physique est ou n'est pas souhaitable, doit ou ne doit pas être encouragée. C'est d'ailleurs la raison pour laquelle nous avons signé une instruction aux ARS pour encourager les initiatives locales visant à favoriser l'accès à une pratique sportive. [...]
Faut-il inscrire dans la loi le principe d'une prescription d'activités sportives ? C'est un problème, car qui dit prescription donne le sentiment qu'il s'agit d'un acte médical, ce qui renvoie inévitablement à la perspective à terme d'une prise en charge financière par l'assurance maladie ou par des organismes complémentaires. [...]
Par ailleurs, la procédure d'agrément des centres d'activités physiques est déjà encadrée dans le code du sport et proposer une labellisation par les ARS la complexifierait. »
La ministre avait émis un avis défavorable à cette mesure et, pour une fois, nous partageons son avis.
Mme Catherine Génisson . - Face aux patients, nous avons toujours des difficultés à faire respecter les règles hygiéno-diététiques, parce qu'ils attendent avant tout des médicaments. Attirer de la sorte l'attention sur les activités sportives est une solution intéressante.
M. Gérard Roche . - Ces activités sont intéressantes, mais elles doivent être encadrées par un personnel formé, au sein d'associations conventionnées avec le corps médical - diabétologues, cardiologues, oncologues - et pas par n'importe qui.
Mme Catherine Deroche, rapporteure . - Il faudra prévoir un remboursement derrière...
Mme Nicole Bricq . - Non !
Mme Anne Emery-Dumas . - Il y a d'autres activités proposées par les médecins traitants et non remboursées.
Mme Catherine Deroche, rapporteure . - Les médecins n'ont pas besoin d'un article de loi pour envoyer leurs patients faire du sport !
Mme Aline Archimbaud . - Cela les y encourage et change l'image de ces activités aux yeux des patients, qui y voient plutôt du loisir. L'exposé des motifs de l'amendement suivant cite des études qui démontrent un effet positif important. Nous pourrions préciser qu'il n'y aura pas de remboursement.
Mme Catherine Deroche, rapporteure . - Les alinéas 3 et 4 de l'article que nous voulons supprimer sont ainsi rédigés :
« Les activités physiques adaptées sont dispensées par des organismes soumis au code du sport et labellisés par l'agence régionale de santé et par les services de l'Etat compétents, dans des conditions prévues par décret.
Une formation à la prescription d'une activité physique adaptée est dispensée dans le cadre des études médicales et paramédicales. »
Je n'en vois pas l'intérêt.
M. Jean-Marie Vanlerenberghe . - Si les activités ne sont pas remboursées, les associations demanderont une subvention !
Mme Nicole Bricq . - Nous ne les accorderons pas !
M. Jean-Marie Vanlerenberghe . - Je suis d'accord pour que l'assurance maladie prenne en charge la prévention, ce qu'elle fait insuffisamment aujourd'hui, alors que cela réduit les dépenses.
Mme Annie David . - L'Assemblée nationale n'est-elle pas soumise à l'article 40 de la Constitution ? Si cet article n'a pas été déclaré irrecevable, c'est qu'il n'engage pas de charge supplémentaire pour les finances publiques.
Mme Laurence Cohen . - Belle démonstration par l'absurde de notre collègue : il n'y a pas de crainte à avoir !
M. Jean-Marie Vanlerenberghe . - Mettez-le dans le budget de la prévention au sein de l'Ondam.
M. Daniel Chasseing . - L'état de la sécurité sociale n'est pas si florissant qu'elle puisse payer un encadrement de ces activités de rééducation : un kinésithérapeute peut montrer les mouvements au patient qui les continue seul.
M. Yves Daudigny . - Ce n'est pas du domaine de la prévention, mais du parcours de soin de patients atteints de pathologies de longue durée.
M. Gérard Roche . - Ce qui compte, c'est que les associations existent ; ensuite, elles trouvent des sponsors.
M. Alain Milon, président, rapporteur . - Les rapporteurs savent que le sport fait partie des soins et doit être prescrit curativement et préventivement. Mais ils craignent qu'avec le temps - un temps plus long qu'un mandat de rapporteur général - les personnes à qui ces activités sont prescrites se disent : pourquoi ne pas demander de remboursement, puisqu'on m'y oblige ?
Mme Catherine Génisson . - C'est de la même nature que la diététique : ce n'est pas remboursé !
M. Alain Milon, président, rapporteur . - Cela commence : certains aliments pour diabétiques le sont.
L'amendement n° 407 est adopté. L'amendement n° 239 devient sans objet.
L'article 35 bis A est supprimé.
Article additionnel après l'article 35 bis A
L'amendement n° 241 n'est pas adopté.
L'article 35 bis B est adopté sans modification.
Article 35 bis
Mme Catherine Deroche, rapporteure . - L'amendement n° 408 supprime l'article 35 bis. Je suis favorable à une vraie lutte contre la résistance aux antibiotiques, mais ce voeu pieux donne au Gouvernement une compétence qui est déjà la sienne. En revanche, je souhaiterais demander à la ministre des nouvelles du groupe de travail mis en place au printemps sur ce sujet, notamment à propos des Trod, afin de savoir si l'infection nécessite ou non des antibiotiques.
L'amendement n° 408 est adopté et l'article 35 bis est supprimé.
L'article 35 ter est adopté sans modification, ainsi que l'article 35 quater.
Article 36
Mme Catherine Deroche, rapporteure . - L'amendement n° 409 complète l'article 36 luttant contre les ruptures d'approvisionnement des produits de santé, en précisant les obligations des titulaires de l'autorisation de mise sur le marché (AMM) au regard des grossistes-répartiteurs.
L'amendement n° 409 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 159 inclut la notion d'association fixe de molécules d'intérêt thérapeutique majeur ; il est intéressant, mais devrait être précisé. Je propose un retrait et un nouveau dépôt en séance, de manière à entendre l'avis du Gouvernement sur ce sujet.
L'amendement n° 159 n'est pas adopté.
L'article 36 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 36
Mme Catherine Deroche, rapporteure . - Nous avons eu des difficultés à comprendre l'amendement n° 169, qui est au moins partiellement satisfait par la licence d'office. Avis défavorable.
L'amendement n° 169 n'est pas adopté.
M. Alain Milon, président, rapporteur . - Avis défavorable à l'amendement n° 84 : Les radiologues que nous avons reçus nous disent qu'avec ce dispositif, ils perdront leurs manipulateurs et ne pourront plus travailler. Attendons que les radiopharmaciens soient formés.
L'amendement n° 84 n'est pas adopté.
L'article 36 bis est adopté sans modification, ainsi que l'article 36 ter.
Articles additionnels après l'article 36 ter
M. Alain Milon, président, rapporteur . - Nous sommes pour la télémédecine et la téléradiologie, mais il y a des endroits où les manipulateurs envoient les radios en Inde ou ailleurs, que des gens interprètent sans signer ni rien savoir du patient. L'amendement n° 410 prévoit que ces activités ont lieu sur le territoire français et entre des médecins qui se connaissent.
M. Gérard Roche . - Très bien !
L'amendement n° 410 est adopté et devient un article additionnel.
M. Alain Milon, président, rapporteur . - Demande de retrait de l'amendement n° 157, car il conviendrait d'obtenir l'avis du Gouvernement en séance.
L'amendement n° 157 n'est pas adopté.
Article 37
M. Alain Milon, président, rapporteur . - Le I de l'amendement n° 313 supprime la précision selon laquelle les médicaments expérimentaux sont fournis gratuitement par le promoteur, qui suscite des craintes de la part des chercheurs académiques et est déjà prévue par le code de la santé publique. Le II est rédactionnel. Le III précise d'une part, ce qui est le cas en pratique, que l'investigateur est partie à la convention et, d'autre part, que la convention peut être signée par le représentant d'une structure de coopération, lorsqu'elle regroupe les établissements de santé participant à la recherche. Le IV supprime les dispositions concernant la recherche sur des gamètes destinées à devenir un embryon, qui relèvent de la révision des lois de bioéthique.
L'amendement n° 313 est adopté et l'amendement n° 15 devient sans objet.
M. Alain Milon, président, rapporteur . - Je demande le retrait de l'amendement n° 263 : sa première partie est satisfaite par celui des rapporteurs et la deuxième n'est pas nécessaire, l'équilibre entre les deux types de recherches n'étant pas modifié.
L'amendement n° 263 est retiré. L'amendement n° 16 devient sans objet, ainsi que l'amendement 264.
M. Alain Milon, président, rapporteur . - Avis favorable à l'amendement n° 115, qui intègre l'activité de téléconseil dans le champ de la télémédecine.
Mme Corinne Imbert . - Qu'est-ce que le téléconseil ?
Mme Catherine Génisson . - C'est le conseil par téléphone.
Mme Agnès Canayer . - Depuis une plate-forme au Maroc !
Mme Corinne Imbert . - Mais qui est au bout du fil ?
M. Alain Milon, président, rapporteur . - Dans la télémédecine, il y a deux professionnels de santé et un acte médical qui passe entre les deux ; dans le téléconseil, il n'y a que du téléphone !
L'amendement n° 115 est adopté.
L'article 37 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 37
L'amendement n° 170 n'est pas adopté, non plus que l'article 171.
L'article 37 bis est adopté sans modification.
Article 38
L'amendement rédactionnel n° 414 est adopté, ainsi que l'amendement n° 415 et l'amendement n° 416, également rédactionnels.
M. Alain Milon, président, rapporteur . - L'amendement n° 417 supprime l'alinéa 20 de l'article 38. Si l'on ne peut que partager l'objectif de lutte contre les maladies vectorielles, cette précision introduite lors de l'examen du texte en séance publique à l'Assemblée nationale semble sans grand rapport avec le reste de l'article concerné, qui porte sur les orientations définies par le schéma régional de santé en matière d'évolution de l'offre de soins, par secteur d'activité. Ce n'est pas opportun dans le cadre d'une loi destinée à remédier à la lourdeur et à la complexité des projets régionaux de santé (PRS).
L'amendement n° 417 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 413 met en cohérence les règles d'autorisation dans le secteur médico-social avec la mise en place des schémas régionaux de santé. Il sécurise les conditions dans lesquelles une structure médico-sociale pourra être accompagnée lorsqu'elle ne répond plus aux objectifs fixés par le schéma régional de santé : un contrat pluriannuel d'objectifs et de moyens devra lui être proposé, dans des délais clairement définis, afin de lui permettre de faire évoluer son activité.
L'amendement n° 413 est adopté, ainsi que l'amendement rédactionnel n° 418.
M. Alain Milon, président, rapporteur . - L'amendement n° 419 supprime l'alinéa 34 : sans préjuger du fond - il s'agit du plan d'action pour l'accès à l'IVG adopté par chaque ARS - il ne semble pas opportun d'entrer dans de tels détails.
Mme Catherine Génisson . - Les difficultés que connaissent les centres d'accueil pour les IVG méritent une mesure législative.
Mme Laurence Cohen . - Tout à fait d'accord.
M. Alain Milon, président, rapporteur . - Si nous mettons dans les PRS tous les plans d'action nécessaire, qui sont tous importants, nous n'avons pas fini !
L'amendement n° 419 est adopté, ainsi que les amendements rédactionnels n os 420, 421, 422 et 423.
M. Alain Milon, président, rapporteur . - Les amendements identiques n os 254 et 269 sont satisfaits par l'amendement n° 413, ainsi que les amendements identiques n os 283 et 284, qui leur sont similaires.
Les amendements identiques n os 254 et 269 ne sont pas adoptés, non plus que les amendements identiques n os 283 et 284.
M. Alain Milon, président, rapporteur . - L'amendement n° 252 supprime l'alinéa 22, qui prévoit que le schéma régional de santé des territoires frontaliers doit prendre en compte les besoins et l'offre disponible dans le pays voisin. Avis défavorable.
L'amendement n° 252 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 467 traite une question réglée plus complètement par notre amendement n° 413.
L'amendement n° 467 n'est pas adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 468 prévoit que les agences régionales de santé délimitent les différents zonages pour lesquels elles ont compétence, après avis de la conférence régionale de la santé et de l'autonomie (CRSA). Avis défavorable.
Mme Laurence Cohen . - Les élus sont nombreux à vouloir redonner du pouvoir à la CRSA.
M. Jean-Noël Cardoux . - Et nous pensons exactement le contraire.
M. Alain Milon, président, rapporteur . - Nous avons supprimé les conseils territoriaux de santé, mais pas les CRSA.
L'amendement n° 468 n'est pas adopté.
L'amendement n° 134 devient sans objet, ainsi que l'amendement n° 469.
L'article 38 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 38
M. Alain Milon, président, rapporteur . - L'amendement n° 242 apporte une précision de niveau réglementaire : il dispose que la conférence territoriale de l'action publique auditionne au moins une fois par an le président de la CRSA et le président de la commission spécialisée dans le domaine des droits des usagers du système de santé.
Mme Aline Archimbaud . - C'est à la demande de réseaux d'élus locaux. Si nous voulons mettre en place une démocratie sanitaire locale...
Mme Catherine Génisson . - Nous ne le pouvons pas ; c'est bien là tout le débat !
M. Alain Milon, président, rapporteur . - C'est la Constitution qui détermine le domaine de la loi, et non des réseaux d'élus locaux... Si vous n'êtes pas d'accord, réformez la Constitution !
Mme Nicole Bricq . - Cela ne serait pas la première fois que la loi empiète sur le règlement...
M. Alain Milon, président, rapporteur . - Soit, mais vous nous teniez ce même discours à notre place.
M. Jean-Baptiste Lemoyne . - Cet amendement pourrait avoir un intérêt, mais à travers son exposé des motifs, afin d'indiquer l'opinion du législateur.
Mme Catherine Deroche, rapporteure . - Voilà qui allègerait le texte ! Nous en dirons un mot dans le rapport.
M. Jean-Baptiste Lemoyne . - C'est une belle ouverture en direction des écologistes.
Mme Aline Archimbaud . - Le Parlement doit envoyer des signaux ; nous ne pouvons pas rédiger un texte purement technique.
L'amendement n° 242 n'est pas adopté.
Article 38 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 424 supprime l'article 38 bis : si son objet est intéressant, la rédaction proposée est trop générale et donc susceptible d'entraîner des difficultés d'application.
Mme Annie David . - Nous sommes d'accord !
L'amendement n° 424 est adopté et l'article 38 bis est supprimé.
L'article 38 ter est adopté sans modification.
Article 39
M. Alain Milon, président, rapporteur . - L'amendement n° 425 renforce les moyens concrets de la vigilance sanitaire en créant un fichier gratuit et actualisé des adresses électroniques des professionnels de santé permettant de diffuser les messages d'alerte. Mais il supprime la création dans le code de la santé publique d'un titre liminaire spécifique.
L'amendement n° 425 est adopté.
L'article 39 est adopté dans la rédaction issue des travaux de la commission.
L'article 39 bis est adopté sans modification.
Article additionnel avant l'article 40
M. Alain Milon, président, rapporteur . - L'amendement n° 121 complète un article d'ordre réglementaire. Retrait, sinon avis défavorable.
M. Daniel Chasseing . - Tant pis. Cela serait utile : dans certaines affections de longue durée - myopathies, certains cancers - le renouvellement au bout de cinq ans est automatique et pourrait intervenir au bout de dix ans.
L'amendement n° 121 est retiré.
Article 40
M. Alain Milon, président, rapporteur . - L'amendement n° 426 soumet le nouveau plan de gestion du risque conclu entre l'Etat et l'Union nationale des caisses d'assurance maladie (Uncam) à l'examen des commissions compétentes des assemblées.
L'amendement n° 426 est adopté.
L'article 40 est adopté dans la rédaction issue des travaux de la commission.
Article 40 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 427 supprime l'article 40 bis, qui confond dans un même rapport les données relevant de l'assurance maladie et de la branche accidents du travail et maladies professionnelles, et relève par ailleurs du domaine réglementaire.
Mme Laurence Cohen . - Comme par hasard, il s'agit encore de données sexuées. Votre constance est troublante.
M. Alain Milon, président, rapporteur . - Le rapport existe déjà.
Mmes Laurence Cohen et Annie David . - Mais il n'est pas sexué !
Mme Catherine Génisson . - C'est un vrai sujet.
M. Alain Milon, président, rapporteur . - Madame David, vous auriez fait de même lorsque vous étiez gardienne du temple !
L'amendement n° 427 est adopté et l'article 40 bis est supprimé.
Article 41
L'amendement n° 141 n'est pas adopté.
L'article 41 est adopté sans modification.
Article 41 bis
M. Alain Milon, président, rapporteur . - L'amendement n° 428 supprime l'article 41 bis, introduit par l'Assemblée nationale, qui prévoit que le ministre chargé de la santé ou l'agence régionale de santé (ARS) compétente puissent mettre en oeuvre des expérimentations spécifiques dans le domaine du dépistage, de l'organisation des soins et de la recherche, afin de répondre à des situations sanitaires exceptionnelles dans les départements d'outre-mer. C'est déjà prévu.
Mme Laurence Cohen . - Ah oui ?
L'amendement n° 428 est adopté et l'article 41 bis est supprimé.
Article 42
M. Alain Milon, président, rapporteur . - Le I de l'amendement n° 429 comporte une modification rédactionnelle et supprime le nom d'usage de la future Agence nationale de santé publique (Santé publique France), cette appellation n'ayant pas à figurer dans la loi.
Le II et le III suppriment plusieurs habilitations à légiférer par ordonnance, compte tenu de la sensibilité des sujets concernés, de la difficulté à évaluer l'impact des modifications envisagées par le Gouvernement et donc de l'importance d'un examen parlementaire de ces projets de modifications : à l'alinéa 20, possibilité d'accorder un agrément pour une durée illimitée aux établissements de transfusion sanguine ; aux alinéas 26 à 30, assouplissement et simplification des dispositions qui régissent l'établissement français et sang (EFS) et la transfusion sanguine.
Le III et le IV suppriment des habilitations concernant l'InVS, l'Inpes et l'Etablissement de préparation et de réponse aux urgences sanitaires (Eprus) ainsi que la future Agence nationale de santé publique, déjà concernés par l'habilitation donnée aux alinéas 2 à 7.
Mme Catherine Génisson . - Et si le Laboratoire français du fractionnement et des biotechnologies (LFB) prévoit une nouvelle implantation ?
M. Alain Milon, président, rapporteur . - S'il y a des modifications à effectuer, nous souhaitons qu'elles soient soumises au Parlement.
Mme Nicole Bricq . - Supprimez donc l'article 38 de la Constitution !
M. Alain Milon, président, rapporteur . - Il ne s'agit pas d'interdire le recours aux ordonnances, mais de bien circonscrire l'habilitation donnée au Gouvernement.
Mme Nicole Bricq . - Les ordonnances ne dépossèdent pas le Parlement de ses prérogatives...
L'amendement n° 429 est adopté. L'amendement n° 93 devient sans objet.
L'article 42 est adopté dans la rédaction issue des travaux de la commission.
Article 42 bis A
L'amendement de précision n° 430 est adopté.
L'article 42 bis A est adopté dans la rédaction issue des travaux de la commission.
Article 42 bis
L'amendement rédactionnel n° 431 est adopté.
L'article 42 bis est adopté dans la rédaction issue des travaux de la commission.
L'article 42 ter A et l'article 42 ter sont adoptés sans modification.
Article 42 quater
L'amendement de précision n° 432 est adopté.
M. Alain Milon, président, rapporteur . - L'amendement n° 147 ajoute des établissements accueillant des personnes handicapées à la liste des établissements pouvant bénéficier du soutien de l'Eprus.
Mme Catherine Génisson . - Quand on connaît les difficultés d'accueil, déjà, des personnes handicapées...
Mme Catherine Deroche, rapporteure . - Il ne s'agit pas forcément de ce type d'établissement...
M. Alain Milon, président, rapporteur . - Ces établissements pourront avoir accès, en cas d'urgence, à la réserve de l'Eprus.
L'amendement n° 147 est adopté.
L'article 42 quater est adopté dans la rédaction issue des travaux de la commission.
Article 43 A
Mme Catherine Deroche, rapporteure . - L'amendement n° 433 supprime cet article, qui prévoit qu'un malade doit être informé de la possibilité de recevoir les soins sous forme ambulatoire ou à domicile et doit pouvoir librement choisir son mode de prise en charge. Il est préférable de laisser au personnel de santé le soin d'envisager avec le malade le mode de prise en charge le plus adapté à son état de santé - en établissement, sous forme ambulatoire ou à domicile - sans conférer au malade un droit au choix de son mode de prise en charge par la loi.
L'amendement n° 433 est adopté.
L'article 43 A est supprimé. L'amendement n° 266 devient sans objet.
L'article 43 B est adopté sans modification.
Article 43
Mme Catherine Deroche, rapporteure . - La rédaction actuelle de l'alinéa 3 de cet article contraindrait les associations de donneurs de sang à demander le même agrément que les associations d'usagers du système de santé alors qu'elles ont un objet différent. Il en résulterait une difficulté pratique, dans la mesure où ces associations ne respectent qu'à titre exceptionnel l'une des deux conditions exigées par l'article L. 1114-1 du code de la santé pour l'obtention de l'agrément : mener des actions de défense des droits des malades et des usagers du système de santé.
L'amendement n° 434 est adopté.
Mme Catherine Deroche, rapporteure . - L'article 43 quinquies prévoit qu'un accord-cadre est signé entre les associations d'usagers du système de santé et le CEPS afin de favoriser la concertation et les échanges d'informations concernant la fixation, dans le domaine de compétence du comité, des prix et des tarifs des produits de santé remboursables par l'assurance-maladie. Cet accord-cadre va considérablement renforcer la transparence sur les activités du CEPS et permettra de dissiper les suspicions qui entourent trop souvent ses décisions, tout en préservant au maximum la confidentialité de ses travaux. Il ne paraît donc ni nécessaire ni souhaitable de prévoir que des représentants d'associations d'usagers du système de santé et d'associations de lutte contre les inégalités de santé doivent faire partie des membres du CEPS. Avis défavorable aux amendements identiques n os 172, 194 et 303.
Les amendements n os 172, 194 et 303 ne sont pas adoptés.
L'article 43 est adopté dans la rédaction issue des travaux de la commission.
L'article 43 bis est adopté sans modification.
Article 43 ter
Mme Catherine Deroche, rapporteure . - L'amendement n° 197 prévoit une déclaration de patrimoine obligatoire pour les membres des conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale, ainsi que pour les membres du personnel des agences sanitaires. Ces personnes sont déjà tenues d'établir une déclaration d'intérêt. Il serait disproportionné d'exiger également une déclaration de patrimoine. Avis défavorable.
L'amendement n° 197 n'est pas adopté.
L'article 43 ter est adopté sans modification.
Article 43 quater
Mme Catherine Deroche, rapporteure . - Les amendements identiques n os 173, 250 et 304 prévoient la présence de représentants des associations d'usagers dans les commissions spécialisées de la HAS. La HAS entretient déjà des relations nourries avec les associations d'usagers du système de santé, qui se verront en outre reconnaître par le présent projet de loi la possibilité de la saisir via un droit d'alerte, en cas de problème grave de santé entrant dans le champ de ses compétences. Les associations d'usagers ne sauraient siéger dans certaines commissions dont les délibérations sont strictement confidentielles. Enfin, la composition de ces commissions ne relève pas de la loi mais du règlement. Avis défavorable.
Les amendements identiques n os 173, 250 et 304 ne sont pas adoptés.
L'article 43 quater est adopté sans modification.
Article 43 quinquies
Mme Catherine Deroche, rapporteure . - L'amendement n° 174 mentionne les associations de lutte contre les inégalités de santé tout au long de l'article. Avis favorable.
L'amendement n° 174 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 175 prévoit l'accès des associations d'usagers du système de santé aux documents transmis par l'industrie pharmaceutique au CEPS en vue de la fixation des prix des produits de santé. Cela poserait de graves problèmes de confidentialité. Certaines informations ne doivent être divulguées qu'aux membres du CEPS. Avis défavorable.
L'amendement n° 175 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 176 prévoit la consultation du comité d'interface entre les associations d'usagers et le CEPS. Ce comité doit permettre au président du CEPS de présenter deux fois par an aux associations un bilan de l'activité du CEPS. Il ne s'agit donc nullement d'une instance permanente. Avis défavorable.
L'amendement n° 176 n'est pas adopté.
L'article 43 quinquies est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 43 quinquies
Mme Catherine Deroche, rapporteure . - Les amendements identiques n os 177, 195 et 305 prévoient la présence de quatre parlementaires au sein du CEPS, sans voix délibérative mais avec un droit d'alerte. Avis défavorable.
Les amendements identiques n os 177, 195 et 305 ne sont pas adoptés.
Mme Catherine Deroche, rapporteure . - L'amendement n° 178 prévoit un débat annuel au Parlement sur le rapport d'activité du CEPS. Cela paraît disproportionné. Avis défavorable.
L'amendement n° 178 n'est pas adopté.
Article 44
Mme Catherine Deroche, rapporteure . - La commission des usagers a pour objet de permettre la participation des usagers à la politique menée par l'établissement de santé. Elle peut être présidée par un représentant des usagers, mais cela ne doit pas être obligatoire : d'où notre amendement n° 435.
Mme Laurence Cohen . - Par qui d'autre peut-elle être présidée ?
Mme Catherine Génisson . - Un raton-laveur ?
Mme Catherine Deroche, rapporteure . - La DGOS nous a indiqué qu'il pourrait être utile, en fonction des situations locales, de pouvoir confier la présidence à une autre personne qu'un représentant des usagers.
Mme Catherine Génisson . - Ubuesque !
Mme Laurence Cohen . - Quand on connaît la difficulté des usagers, déjà, à faire valoir leur point de vue face au pouvoir médical, si respecté... Nous sommes contre cet amendement.
Mme Catherine Génisson . - Nous aussi.
Mme Catherine Deroche, rapporteure . - La présidence ne doit pas obligatoirement revenir à un représentant des usagers.
Mme Laurence Cohen . - C'est comme si une assemblée parlementaire était présidée par un cycliste !
Mme Catherine Deroche, rapporteure . - Non, car cette commission ne comporte pas que des usagers.
M. Jean-Marie Vanlerenberghe . - Le président peut être à la fois un usager et un médecin. L'enfer est pavé de bonnes intentions...
L'amendement n° 435 est adopté.
L'article 44 est adopté dans la rédaction issue des travaux de la commission.
Article 45
Mme Catherine Deroche, rapporteure . - L'article 45 concerne l'action de groupe en matière de santé. L'amendement n° 450 prévoit que les indemnisations versées aux requérants dans le cadre d'une action de groupe pour laquelle l'association est assistée par un avocat peuvent également, à la demande de l'association, transiter par la caisse des règlements pécuniaires des avocats (Carpa) à laquelle cet avocat est affilié, et pas seulement par la Caisse des dépôts et consignations (CDC).
L'amendement n° 450 est adopté.
L'amendement de suppression n° 92 n'est pas adopté, non plus que l'amendement n° 168.
Mme Catherine Deroche, rapporteure . - L'amendement n° 56, issu de la commission des lois, précise que seules les associations représentatives de consommateurs agréées au niveau national peuvent engager une action de groupe en matière de santé, car elles disposent des moyens et de l'expérience nécessaires pour faire face aux difficultés procédurales. Avis favorable.
Mme Annie David . - Cela restreint donc la possibilité d'action de groupe...
Mme Catherine Deroche, rapporteure . - Il existe plus de 400 associations d'usagers agréées au niveau régional. Seules les associations agréées au niveau national doivent pouvoir engager une action de groupe. Les autres peuvent s'en remettre à elles.
Mme Catherine Génisson . - Ainsi, les irradiés d'Epinal doivent faire appel à une association nationale ?
Mme Catherine Deroche, rapporteure . - Les conditions d'obtention d'agrément sont fixées par voie réglementaire.
Mme Nicole Bricq . - Les associations nationales ont souvent des représentations régionales. Je fus la première à déposer, avec M. Yung, une proposition de loi sur l'action de groupe - mais pas en matière de santé - en 2004. L'expérience montre que nous pouvons étendre ce dispositif à la santé, moyennant cette précaution.
L'amendement n° 56 est adopté, ainsi que l'amendement rédactionnel n° 57.
Mme Catherine Deroche, rapporteure . - L'amendement n° 58 raccourcit de cinq à trois ans le délai maximum pendant lequel l'adhésion au groupe des victimes est ouvert. Cette rédaction limite l'incertitude sans léser les victimes, qui disposeront toujours d'un délai conséquent et de la possibilité d'engager une action individuelle. Avis favorable.
Mme Nicole Bricq . - Je ne suis pas d'accord. Les problèmes de santé peuvent mettre du temps à se déclarer : voyez l'amiante. Cinq ans, ce n'est pas extravagant !
Mme Catherine Deroche, rapporteure . - En matière de consommation, le délai est de six mois. Même si l'on peut entendre la justification donnée à cette durée de cinq ans - laisser le temps aux préjudices éventuels de se manifester - il faut tenir compte du fait que la prescription des actions individuelles portant sur les mêmes dommages est suspendue pendant toute la durée de la procédure. Cela prolonge considérablement, pour l'entreprise, la situation d'incertitude. En outre, les victimes dont le préjudice se sera manifesté tardivement, qui n'auront pas pu se joindre à l'action, ne seront pas sans recours, puisqu'elles pourront toujours agir par la voie d'une action individuelle, cette action étant grandement facilitée par le succès antérieur de l'action de groupe.
Mme Nicole Bricq . - Ce n'est pas pareil ! Pour l'affaire de la clinique du sport, on est remonté très loin...
Mme Catherine Deroche, rapporteure . - Mais alors il faudrait prévoir vingt ans !
L'amendement n° 58 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 59 prévoit l'application du droit commun en matière de médiation, en indiquant que la médiation peut être engagée avec l'accord des parties, et non pas seulement à leur demande. Cette rédaction permettra également au juge de proposer une médiation, ce qui tendra à améliorer les chances de règlement amiable des conflits. Avis favorable.
L'amendement n° 59 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 60 supprime la formalité consistant à soumettre la convention d'indemnisation que le médiateur doit proposer aux parties à la délibération préalable de la commission de médiation censée assister le médiateur dans sa tâche. Cette rédaction supprime une formalité procédurale inutile. Avis favorable.
L'amendement n° 60 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 61 prévoit que la décision d'homologation de l'accord de médiation est susceptible de recours, ce qui permettra de prendre en compte les situations dans lesquelles un tiers peut avoir intérêt à contester la décision d'homologation du juge. Ce peut être le cas dans les contentieux engageant des personnes publiques, qui ne peuvent transiger pour un montant de réparation supérieur à ce à quoi elles sont tenues : dans une telle situation, le préfet doit pouvoir contester la légalité de la transaction. Avis favorable.
L'amendement n° 61 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 473 étend le champ de l'action de groupe en santé, en l'étendant notamment aux dommages matériels et moraux. Le dispositif proposé pour l'action de groupe constitue une adaptation de l'action de groupe en matière de consommation. Il repose sur la survenue d'un dommage corporel. Il ne paraît pas souhaitable de remettre en cause cet équilibre, qui fait globalement consensus, et qui permet une bonne articulation avec les actions individuelles. Par ailleurs, le dommage moral est plus difficile à prouver. Avis défavorable.
Mme Catherine Génisson . - Il peut être objectivé.
L'amendement n° 473 n'est pas adopté, non plus que l'amendement n° 470.
Mme Catherine Deroche, rapporteure . - L'amendement n° 471 supprime le filtre de l'association et ouvre le champ de l'action de groupe à toute personne ayant un intérêt à agir. Avis défavorable.
L'amendement n° 471 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 62 réserve au juge ayant statué sur la responsabilité la charge de se prononcer sur la réparation individuelle des préjudices. Cela limitera les risques de divergences d'appréciation d'une juridiction à une autre, qui porteraient atteinte à l'égalité des justiciables. Avis favorable.
Mme Annie David . - Cet amendement souffre d'un problème rédactionnel.
Mme Catherine Deroche, rapporteure . - Il peut être rectifié.
Mme Nicole Bricq . - En matière de consommation, celui qui statue sur la responsabilité ne peut être celui qui statue sur la réparation, sauf à sortir du cadre de l'action de groupe.
L'amendement n° 62 est adopté.
Mme Catherine Génisson . - Il est dommage que le rapporteur pour avis de la commission des lois soit absent.
L'amendement de coordination n° 472 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 63 prévoit que pour être interdite, une nouvelle action de groupe devra porter sur les mêmes manquements, mais aussi sur la réparation des mêmes préjudices. Cette rédaction, qui reprend celle applicable en matière de consommation, est plus protectrice des victimes. Elle permet en effet de prendre en compte le cas des préjudices apparaissant tardivement. Avis favorable.
L'amendement n° 63 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 474 supprime le filtre de l'association. Avis défavorable.
L'amendement n° 474 n'est pas adopté.
L'article 45 est adopté dans la rédaction issue des travaux de la commission.
Articles additionnels après l'article 45
Mme Catherine Deroche, rapporteure . - Les amendements identiques n os 14 et 191 remettent en cause, s'agissant de la responsabilité du fait des produits de santé défectueux, la cause d'exonération du producteur reposant sur le risque de développement. Cela créerait une insécurité juridique pour les producteurs, et entraverait l'innovation en matière de produits de santé. Avis défavorable.
Les amendements n os 14 et 191 ne sont pas adoptés.
Mme Catherine Deroche, rapporteure . - L'amendement n° 192 remet en cause l'équilibre des articles 1386-9 et suivants du code civil, ce qui paraît d'autant moins opportun que la condition d'un « établissement suffisant » par des études semble très difficile à mettre en oeuvre. Avis défavorable.
L'amendement n° 192 n'est pas adopté.
Les articles 45 bis A, 45 bis B, 45 bis et 45 ter sont adoptés sans modification.
Article 46
L'amendement de coordination n° 436 est adopté, ainsi que l'amendement de précision n o 437. Les amendements n os 64 et 65 deviennent sans objet.
L'article 46 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel avant l'article 46 bis
Mme Catherine Deroche, rapporteure . - L'amendement n° 190 prévoit la remise d'un rapport annuel au Parlement et au Gouvernement par la commission de suivi de la convention Aeras. Avis défavorable.
Mme Annie David . - Pourtant, ce n'est pas le Gouvernement qui devrait le rédiger.
Mme Catherine Deroche, rapporteure . - L'article L. 1141-4 du code de la santé publique prévoit que l'instance de suivi et de proposition prévue par la convention dites Aeras, mentionnée à l'article L. 1141-2, dresse un rapport d'évaluation au Gouvernement et au Parlement au plus tard trois mois avant l'échéance de la convention, soit tous les trois ans. Le présent amendement précise le contenu de ce rapport et prévoit qu'il est élaboré selon une fréquence annuelle. Il semble préférable de maintenir la fréquence actuelle de remise du rapport, qui coïncide avec la reconduction de la convention. Par ailleurs, nous ne souhaitons pas remettre en cause la démarche conventionnelle suivie jusqu'à présent en matière de facilitation de l'accès au crédit des personnes présentant un risque aggravé en santé. Mieux vaudrait qu'un accord soit trouvé avec les partenaires avant que le législateur n'intervienne.
L'amendement n° 190 n'est pas adopté.
Article 46 bis
Mme Catherine Deroche, rapporteure . - L'amendement n° 438 supprime les dispositions adoptées par l'Assemblée nationale, contre l'avis de la commission et du Gouvernement, qui vont au-delà de l'accord conclu par les signataires de la convention Aeras. Le droit à l'oubli annoncé dans le cadre du troisième plan Cancer doit être mis en oeuvre par un avenant à la convention Aeras qui doit être signé conformément au protocole conclu le 23 mars dernier. L'article 46 bis grave dans la loi les avancées obtenues par la voie conventionnelle. L'accord doit être signé début septembre.
L'alinéa 6 de cet article, introduit par un amendement de M. Christian Paul et plusieurs de ses collègues et adopté à l'Assemblée nationale contre l'avis du Gouvernement et de la commission va plus loin que l'accord conclu par les signataires de la convention Aeras - dont l'Etat. Il crée un nouvel article au sein du code de la santé publique. Mieux vaut en rester à ce qui était prévu. Enfin, la compatibilité de cette disposition avec le droit national et européen en matière de répression des ententes et de règles prudentielles semble incertaine.
L'amendement n° 438 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 116 étend le droit à l'oubli aux donneurs et receveurs d'organes. Nous n'avons pas souhaité remettre en cause la démarche conventionnelle suivie par les partenaires de la convention Aeras. Au demeurant, cet amendement est en partie satisfait par le droit actuel. L'article L. 111-8 du code des assurances interdit en effet toute discrimination envers les personnes ayant donné un organe. Les personnes ayant reçu un organe sont couvertes par la convention Aeras en fonction de leur risque particulier de santé. Retrait ou avis défavorable.
L'amendement n° 116 est retiré.
Mme Catherine Deroche, rapporteure . - L'amendement n° 87 définit l'âge en-dessous duquel le droit à l'oubli s'exerce au bout de cinq ans. L'article 46 bis fixe un certain nombre de paramètres dont la durée au-delà de laquelle une personne qui a souffert d'un cancer ne peut plus se voir appliquer d'exclusions de garanties. Conformément au protocole d'accord, cette durée devrait être fixée à 15 ans, et à 5 ans pour les cancers survenus avant l'âge de 15 ans. Ces durées pourront être raccourcies, pathologie par pathologie, en fonction des progrès de la médecine. Le présent amendement vise à aller plus loin, en fixant l'âge retenu pour les cancers pédiatriques à 18 ans au lieu de 15. Nous souhaitons respecter le contenu de l'accord trouvé par les représentants des malades et des assureurs et l'Etat le 24 mars dernier. Si l'on peut regretter certaines insuffisances, il n'est pas souhaitable que l'Etat revienne unilatéralement sur un accord qu'il a signé il y a quelques mois. Avis défavorable.
L'amendement n° 87 est retiré.
L'article 46 ter A est adopté sans modification.
Article 46 ter
Mme Catherine Deroche, rapporteure . - Les amendements n os 439, 66 et 142 suppriment cet article, qui modifie l'article L. 1232-1 du code de la santé publique relatif au prélèvement d'organes sur une personne décédée. Le principe du consentement présumé, issu de la loi Caillavet du 22 décembre 1976, reste la norme, mais la réaction du public à cette initiative montre une grande incompréhension, source de défiance à l'égard du don d'organe. Dès l'adoption de cet article par la commission des affaires sociales de l'Assemblée nationale, le nombre de demandes d'inscriptions au registre national des refus a ainsi explosé, atteignant 300 à 600 par jour alors qu'il ne dépassait auparavant pas quinze à vingt demandes par jour.
Le manque de concertation préalable à cet amendement lui a donc donné un effet à l'opposé de son objet. Le caractère sensible des sujets de bioéthique justifie que les évolutions législatives en la matière fassent l'objet de larges consultations préalables dans un climat serein. Cet article doit être réintroduit dans la loi de bioéthique.
Mme Catherine Génisson . - La discussion sur cet article a fait mieux connaître le registre des refus. J'ai été convaincue par la ministre lorsqu'elle a indiqué qu'il n'était pas question de prélever des organes, même sans inscription sur le registre des refus, sans accord explicite des familles. Il est inimaginable de prélever des organes sans accord des proches. Cet article ne correspond donc pas au point de vue exprimé par la ministre lors de son audition devant notre commission.
M. Alain Milon, président, rapporteur . - En effet ! Il y a discordance entre le contenu de cet article et les propos qu'a tenus la ministre. La loi de bioéthique, bientôt révisable, prévoit de larges concertations. Supprimons cet article.
Mme Catherine Deroche, rapporteure . - Le débat a montré la méconnaissance du registre des refus.
Les amendements identiques n os 439, 66 et 142 sont adoptés.
L'article 46 ter est supprimé.
Les amendements n os 18 et 17 deviennent sans objet.
Article 47
L'amendement n° 451 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 452 sécurise les conditions méthodologiques de l'anonymisation des données mises à la disposition du public.
L'amendement n° 452 est adopté.
L'amendement rédactionnel n° 67 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 249 intègre des représentants des élus de collectivités locales engagés sur les questions de santé au sein de l'Institut national des données de santé (INDS). Les données de santé sont extrêmement sensibles. Il n'est donc pas opportun d'ouvrir la composition du futur INDS à des acteurs autres que ceux directement intéressés à la production, à la gestion ou à la surveillance de ces données. Avis défavorable.
L'amendement n° 249 n'est pas adopté, non plus que l'amendement n° 7.
Mme Catherine Deroche, rapporteure . - L'amendement n° 68 élargit les finalités interdites aux traitements effectués sur les données de santé à caractère personnel pour couvrir différents types de mésusages, comme la promotion commerciale de produits ou de services de santé auprès des usagers du système de santé. Avis favorable.
L'amendement n° 68 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 69 propose de passer par un intermédiaire pour accéder à des données de santé à caractère personnel à tous les organismes susceptibles de faire un usage commercial ou économique du produit des recherches.
L'amendement n° 69 est adopté.
Mme Catherine Deroche, rapporteure . - Avis favorable aux amendements n os 70 et 71.
Les amendements n os 70 et 71 sont adoptés.
Mme Catherine Deroche, rapporteure . - L'amendement n° 77 précise que les modifications introduites par l'article 47 à l'article 8 de la loi « Informatique et libertés » portent uniquement sur l'open data en santé. Avis favorable.
L'amendement n° 77 est adopté.
L'amendement de coordination n° 72 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 73 maintient le principe d'une autorisation pour l'accès aux données en cas d'urgence, en raccourcissant le délai de traitement par la Cnil à 48 heures au lieu de deux mois. Avis favorable.
L'amendement n° 73 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 74 exclut le numéro de sécurité sociale (NIR) du champ des autorisations de traitement qui peuvent être données à des entreprises privées par la Cnil. Avis favorable.
L'amendement n° 74 est adopté.
Mme Catherine Deroche, rapporteure . - Avis favorable à l'amendement n° 75 qui coordonne les compétences du comité d'expertise et celles du comité de protection des personnes.
L'amendement n° 75 est adopté.
Mme Catherine Deroche, rapporteure . - L'amendement n° 76 renforce les conditions de mise à disposition des données échantillonnées. Avis favorable.
L'amendement n° 76 est adopté.
L'article 47 est adopté dans la rédaction issue des travaux de la commission.
Article additionnel après l'article 47
Mme Catherine Deroche, rapporteure . - L'amendement n° 196 rend public le prix effectif des médicaments payé par l'assurance maladie. Cette information est couverte par le secret des affaires. Avis défavorable.
L'amendement n° 196 n'est pas adopté.
Mme Catherine Deroche, rapporteure . - Même avis défavorable à l'amendement n° 307.
L'amendement n° 307 n'est pas adopté.
Article 48
Mme Catherine Deroche, rapporteure . - L'amendement n° 80 prévoit d'inclure les sages-femmes dans la liste des professions dont le droit syndical est garanti par le présent article. Avis défavorable.
Mme Annie David . - Pourquoi ?
Mme Catherine Deroche, rapporteure . - Les sages-femmes ne sont pas des praticiens hospitaliers, seuls visés par cet article parce qu'aucune disposition ne mentionnait jusqu'à présent leur droit syndical.
Mme Françoise Gatel . - Celles qui travaillent dans un hôpital font pourtant partie du personnel hospitalier.
Mme Nicole Bricq . - C'est vrai !
Mme Catherine Deroche, rapporteure . - Sans avoir le statut de praticien hospitalier qui est celui du personnel médical, odontologiste et pharmaceutique des établissements publics de santé. Leur droit syndical est déjà garanti par leur statut actuel.
M. Gérard Roche . - Les sages-femmes ne sont pas médecins, même si elles pratiquent les accouchements. C'est d'ailleurs une de leurs revendications.
L'amendement n° 80 n'est pas adopté.
L'article 48 est adopté sans modification.
L'article 49 est adopté sans modification, ainsi que l'article 49 bis, et les articles 50 A et 50 B.
Article 50
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 440 supprime l'alinéa 2 de l'article, car nous estimons que les conditions de création, d'organisation et de fonctionnement des groupements de coopération sanitaire (GCS) ne doivent pas être modifiées par voie d'ordonnance. Avis favorable.
L'amendement n° 440 est adopté.
L'article 50 est adopté dans la rédaction issue des travaux de la commission.
L'article 50 bis est adopté sans modification.
Article additionnel après l'article 50 bis
Mme Elisabeth Doineau, rapporteure . - Avis défavorable à l'amendement n° 282 sur le stockage des produits de plasma dans les pharmacies à usage intérieur. En effet, la LFSS pour 2015 a conservé le stockage du plasma par les centres de transfusion sanguine.
Mme Corinne Imbert . - Cet amendement tient compte de la modification du statut de médicament pour le plasma sanguin.
Mme Catherine Génisson . - Vous voulez dire qu'à partir du moment où c'est un médicament, on peut le conserver en pharmacie ?
Mme Corinne Imbert . - Oui.
Mme Elisabeth Doineau, rapporteure . - Ce n'est pas l'option retenue en LFSS.
Mme Corinne Imbert . - Reparlons-en en séance publique. Je retire mon amendement.
L'amendement n° 282 est retiré.
Article 51
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 441 propose de supprimer l'alinéa 23 de l'article 51 qui habilite le gouvernement à modifier, à droit constant, la terminologie et le plan des livres II, III, IV et V de la troisième partie du code de la santé publique. Il est ainsi envisagé, selon l'exposé des motifs du projet de loi, de remplacer la notion de lutte contre le tabagisme par celle de lutte contre le tabac et celle de lutte contre l'alcoolisme par celle de lutte contre l'alcoolisation : simples mesures d'affichage sans portée normative qui n'auront aucun impact sur la santé publique. La modification envisagée de la terminologie, entraînerait une discordance entre les titres des subdivisions et leur contenu, les politiques publiques visant en effet bien à lutter contre le tabagisme et l'alcoolisme.
L'amendement n° 441 est adopté.
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 442 prévoit la suppression des alinéas 30 à 34 qui habilitent le gouvernement à adapter par ordonnances les dispositions du code de la santé publique relatives aux conditions de création, de gestion, d'organisation et de fonctionnement des centres de santé et des maisons de santé, à réformer les aides destinées à favoriser l'installation ou le maintien des professionnels de santé et à modifier les conditions de création, de transfert, de regroupement et de cession des officines de pharmacie. Loin de constituer de simples adaptations du droit, les mesures envisagées constituent de vraies réformes. Il convient donc qu'elles soient discutées par le Parlement dans le cadre d'un projet de loi et non prises par ordonnances.
Mme Nicole Bricq . - Le Gouvernement ne peut rien faire en ces matières sans ordonnances. Vous ne souhaitez donc pas réformer.
M. Gérard Roche . - Laissons la réforme au prochain ministre...
M. Alain Milon, président, rapporteur . - Après ces prédictions, je propose de voter cet amendement.
L'amendement n° 442 est adopté.
Mme Elisabeth Doineau, rapporteure . - Avis défavorable aux amendements n os 107 et 85, qui sont irrecevables au regard de la Constitution.
M. Alain Milon, président, rapporteur . - Les parlementaires ne peuvent pas proposer des habilitations à légiférer par ordonnance. Seul le Gouvernement peut le faire. Ces deux amendements sont irrecevables.
Les amendements n os 107 et 85 sont déclarés irrecevables.
L'article 51 est adopté dans la rédaction issue des travaux de la commission.
L'article 51 bis est adopté sans modification.
Article 51 ter
Mme Elisabeth Doineau, rapporteure . - Avis défavorable à l'amendement n° 83 qui supprime la possibilité pour les manipulateurs d'électroradiologie médicale, d'aider à réaliser, sous l'autorité technique d'un pharmacien, des actes de radiopharmacie définis par un décret en Conseil d'Etat pris après avis de l'Académie nationale de pharmacie.
Mme Corinne Imbert . - Certains préparateurs en pharmacie hospitalière sont formés depuis 15 ans. Ils sont tout à fait aptes à aider les radiopharmaciens. On devrait pouvoir les recruter, d'autant que cela reste leur coeur de métier.
Mme Elisabeth Doineau, rapporteure . - Nous avons déjà voté sur ce sujet à l'article 36. On pourrait envisager de représenter cet amendement en séance pour le clarifier.
Mme Corinne Imbert . - Il n'est pas question de mettre à la porte les manipulateurs d'électrocardiologie qui exercent dans les établissements hospitaliers en remplissant fort bien leur mission en raison de leur expérience.
M. Yves Daudigny . - Je soutiens la position de la rapporteure. Les auditions auxquelles j'ai assisté vont dans ce sens.
L'amendement n° 83 est retiré.
L'article 51 ter est adopté sans modification.
Article 51 quater
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 443 supprime les dispositions qui autorisent les centres de santé à effectuer des actions d' « identification du lieu de soins à l'extérieur des centres de santé et [d]'information du public sur les activités et les actions de santé publique ou sociales mises en oeuvre, sur les modalités et les conditions d'accès aux soins ainsi que sur le statut du gestionnaire ». Une telle possibilité constitue en effet une rupture d'égalité par rapport aux professionnels de santé n'exerçant pas en centre de santé, qui n'ont pas la possibilité de faire de publicité pour leur activité ou leurs modalités d'exercice.
Mme Catherine Génisson . - Cela signifie-t-il que personne n'aura le droit de faire de publicité ?
Mme Elisabeth Doineau, rapporteure . - Oui.
L'amendement n° 443 est adopté.
Mme Elisabeth Doineau, rapporteure . - Avis défavorable à l'amendement n° 267 qui crée un statut de centre mobile de santé bucco-dentaire pour les structures associatives mobiles de soins dentaires.
Mme Catherine Génisson . - Les dentistes en roulotte, c'était joli !
Mme Elisabeth Doineau, rapporteure . - Il faudrait prolonger la réflexion sur ce sujet, car la santé bucco-dentaire est un vrai problème en Ehpad.
Mme Françoise Gatel . - Oui. Vous avez déjà déclaré irrecevable l'amendement n° 85. C'est pourtant un vrai sujet.
Mme Elisabeth Doineau, rapporteure . - Ces centres mobiles pourraient être assimilés à des centres de santé. Ce n'est pas encore le cas. Il est compliqué d'inventer ainsi un statut.
M. Alain Milon, président, rapporteur. - L'avis est défavorable, car nous n'avons pas encore trouvé la solution, mais j'ai toute confiance dans vos capacités d'invention.
M. Gérard Roche . - C'est en tout cas une excellente idée. Pour les soins médicaux, le conseil de l'Ordre est tout à fait opposé à la médecine foraine.
Mme Elisabeth Doineau, rapporteure . - En l'état, la proposition reste un peu sauvage. Il faudrait la retravailler.
L'amendement n° 267 est retiré.
L'article 51 quater est adopté dans la rédaction issue des travaux de la commission.
Les articles 51 quinquies et 51 sexies sont adoptés sans modification.
Article 51 septies
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 444 propose de supprimer l'article 51 septies, car il ne paraît pas opportun de s'en remettre à l'ordonnance sur des sujets aussi sensibles que l'évolution des compétences des ordres ou la modification de leur composition - qui plus est dans le contexte particulier ouvert par la suppression de l'ordre infirmier lors de l'examen du présent projet à l'Assemblée nationale.
L'amendement n° 444 est adopté.
L'article 51 septies est supprimé.
L'article 51 octies est adopté sans modification.
Article 52
L'amendement rédactionnel n° 445 est adopté.
L'article 52 est adopté dans la rédaction issue des travaux de la commission.
Article 53
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 446 propose de supprimer les alinéas 2, 11 et 25. L'ordonnance prévue par l'alinéa 2 est d'ores et déjà autorisée par l'article 33 du projet de loi relatif à la transition énergétique pour la croissance verte. Celle prévue à l'alinéa 11 est dépourvue de lien avec l'objet du projet de loi.
Enfin, l'ordonnance prévue à l'alinéa 25 opère une refonte globale du droit applicable aux recherches biomédicales, alors que les décrets d'application de la loi du 5 mars 2012, dite loi « Jardé » relative aux recherches impliquant la personne humaine, adoptée au terme de trois ans de débats parlementaires, n'ont toujours pas été pris, trois ans après sa promulgation.
L'amendement n° 446 est adopté.
L'article 53 est adopté dans la rédaction issue des travaux de la commission.
Les articles 53 bis et 53 ter sont adoptés sans modification. L'article 54 demeure supprimé. Les articles 54 bis, 54 ter, 55 et 56 sont adoptés sans modification.
Article 56 bis
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 447 propose de supprimer l'article 56 bis, qui prévoit que toute statistique déclinée au niveau local, publiée par les services du ministre chargé de la santé ou par des organismes placés sous sa tutelle comporte nécessairement des données chiffrées concernant les collectivités d'outre-mer régies par l'article 73 de la Constitution. Cette disposition, qui n'apparaît pas du niveau législatif, pourrait se révéler excessivement contraignante pour les services concernés, lorsque des données relatives aux départements d'outre-mer sont difficiles à obtenir ou peu significatives. Au demeurant, le cabinet de la ministre a confirmé aux rapporteurs que la prise en compte des départements et régions d'outre-mer est déjà largement ancrée dans les pratiques des services concernés.
L'amendement n° 447 est adopté.
L'article 56 bis est supprimé.
L'article 57 est adopté sans modification.
Article 58
L'amendement de coordination n° 448 est adopté.
L'article 58 est adopté dans la rédaction issue des travaux de la commission.
Intitulé du projet de loi
Mme Elisabeth Doineau, rapporteure . - L'amendement n° 477 modifie l'intitulé du projet afin qu'il corresponde au contenu du texte.
M. Alain Milon, président, rapporteur. - Il propose un retour à l'intitulé initial.
L'amendement n° 477 est adopté.
Le projet de loi est adopté dans la rédaction issue des travaux de la commission.
Mme Annie David . - Aucun de mes amendements n'a été adopté !
M. Alain Milon, président, rapporteur. - Si, au moins un.
M. Yves Daudigny . - Combien avons-nous examiné d'amendements ?
M. Alain Milon, président, rapporteur. - Près de 470.
EXAMEN DES AMENDEMENTS
|
Auteur |
N° |
Objet |
Sort de l'amendement |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
477 |
Rétablissement de l'intitulé initial du projet de loi |
Adopté |
||||||||||
|
Article 1
er
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
315 |
Nouvelle rédaction de l'article |
Adopté |
||||||||||
|
M. CHASSEING |
132 |
Association des établissements de santé et des professionnels de santé libéraux à la mise en oeuvre de la politique de santé pour assurer l'équilibre de l'offre de soins sur le territoire |
Satisfait
|
||||||||||
|
M. GRAND |
89 |
Contribution des établissements de santé et des professionnels de santé libéraux à la mise en oeuvre de la politique de santé pour assurer l'équilibre de l'offre de soins sur le territoire |
Satisfait
|
||||||||||
|
M. GRAND |
88 |
Participation des associations d'usagers, des établissements de santé et des professions libérales à la définition de la politique de santé |
Satisfait
|
||||||||||
|
M. AMIEL |
289 |
Inclusion de l'accès au dépistage et à l'éducation à la santé dans la finalité de la politique de santé |
Satisfait
|
||||||||||
|
M. AMIEL |
290 |
Précision selon laquelle l'accès aux soins permis par la politique de santé concerne à la fois le volet curatif et le volet palliatif |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
218 |
Affirmation de la nécessité d'un accompagnement des parents pendant les premières années de la vie de l'enfant |
Satisfait
|
||||||||||
|
M. CIGOLOTTI |
9 |
Association des représentants des collectivités territoriales à la définition de la politique de santé |
Satisfait
|
||||||||||
|
M. GRAND |
143 |
Association des fédérations hospitalières et médico-sociales représentatives à la définition de la politique de santé |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
248 |
Association des représentants des collectivités territoriales à la définition de la politique de santé |
Satisfait
|
||||||||||
|
M. AMIEL |
291 |
Précision selon laquelle la politique de santé de l'enfant à laquelle contribue le Haut Conseil de la santé publique concerne également la famille |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
219 |
Remboursement des bilans prescrits par les médecins scolaires |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
199 |
Intégration du plan santé-environnement dans la stratégie nationale de santé |
Satisfait
|
||||||||||
|
Article additionnel après l'article 1 er |
|||||||||||||
|
Mme ARCHIMBAUD |
253 |
Demande de rapport sur les aidants familiaux |
Rejeté |
||||||||||
|
Article 1
er
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
316 |
Rédactionnel |
Adopté |
||||||||||
|
Article additionnel après l'article 1 er bis |
|||||||||||||
|
Mme COHEN |
453 |
Demande de rapport sur les aidants familiaux |
Rejeté |
||||||||||
|
Article additionnel avant l'article 2 |
|||||||||||||
|
Mme ARCHIMBAUD |
217 |
Précision sur l'objectif du premier entretien prénatal de la femme enceinte |
Retiré |
||||||||||
|
Article 2
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
317 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
222 |
Précision sur l'objectif et l'organisation du parcours éducatif de santé |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
221 |
Précision selon laquelle, dans le cadre de la mission de promotion de la santé à l'école, les élèves ont accès à un infirmier ou à un médecin de l'éducation nationale dès qu'ils le demandent |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
255 |
Précision selon laquelle la promotion de la santé dans les établissements d'enseignement concerne également les établissements du champ médico-social |
Satisfait
|
||||||||||
|
Mme ARCHIMBAUD |
220 |
Précision selon laquelle le parcours éducatif de santé contribue au parcours de santé des élèves |
Satisfait
|
||||||||||
|
M. CIGOLOTTI |
1 |
Précision selon laquelle le parcours éducatif de santé doit faire l'objet d'une concertation entre les écoles et les collectivités territoriales |
Satisfait
|
||||||||||
|
Article additionnel après l'article 2 |
|||||||||||||
|
Mme ARCHIMBAUD |
223 |
Précision selon laquelle l'éducation des élèves à l'alimentation est dispensée à l'occasion des repas scolaires, notamment autour de l'introduction de repas biologiques |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
224 |
Validation par les ARS de partenariats conclus entre les établissements d'enseignement et un organisme privé en matière d'éducation à la santé |
Retiré |
||||||||||
|
Article 2
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
318 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 2
bis
B
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
319 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 2
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
320 |
Elargissement à tous les membres |
Adopté |
||||||||||
|
M. REICHARDT,
|
49 |
Correction d'une erreur de référence |
Adopté |
||||||||||
|
Article 2
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
321 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 2
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
322 |
Précision |
Adopté |
||||||||||
|
Article 3
|
|||||||||||||
|
M. LONGEOT |
27 |
Mise en place d'une consultation par une sage-femme ou un médecin généraliste pour les mineurs âgés de plus de 16 ans |
Irrecevable (art. 40) |
||||||||||
|
Article 3
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
323 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 4 |
|||||||||||||
|
Mme COHEN |
454 |
Limitation de la contenance des conditionnements de bière |
Rejeté |
||||||||||
|
Mme COHEN |
455 |
Distance minimale obligatoire entre un affichage publicitaire pour une boisson alcoolisée et un établissement scolaire |
Rejeté |
||||||||||
|
Article 5
|
|||||||||||||
|
M. ROCHE |
108 |
Expérimentation de l'étiquetage nutritionnel |
Retiré |
||||||||||
|
Mme ARCHIMBAUD |
225 |
Etiquetage nutritionnel sur les additifs alimentaires |
Rejeté |
||||||||||
|
M. GRAND |
137 |
Consultation du conseil national de l'alimentation sur l'étiquetage nutritionnel |
Rejeté |
||||||||||
|
Article additionnel après l'article 5 |
|||||||||||||
|
Mme ARCHIMBAUD |
226 |
Création d'une taxe spéciale sur les édulcorants de synthèse |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
229 |
Création d'une taxe spéciale sur les huiles de palme |
Rejeté |
||||||||||
|
Mme COHEN |
456 |
Demande de rapport sur la maladie coeliaque |
Rejeté |
||||||||||
|
Article additionnel avant l'article 5 bis A |
|||||||||||||
|
Mme GATEL |
262 |
Création d'un label "démarche agricole d'intérêt nutrition et environnement" |
Rejeté |
||||||||||
|
Article 5
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
324 |
Limitation aux fontaines proposant des boissons à volonté |
Adopté |
||||||||||
|
M. BARBIER |
154 |
Encadrement des fontaines à boissons en libre-service |
Satisfait
|
||||||||||
|
Article 5
bis
B
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
325 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
326 |
Suppression de l'article |
Adopté |
||||||||||
|
M. CADIC |
117 |
Valorisation du modèle alimentaire français dans les campagnes de lutte contre l'obésité |
Satisfait
|
||||||||||
|
Article 5
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
327 |
Précisions sur l'obligation d'apposer une mention spéciale sur les photographies retouchées |
Adopté |
||||||||||
|
Article 5
quinquies
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
328 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
quinquies
B
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
329 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
quinquies
C
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
330 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme COHEN |
457 |
Lutte contre la dénutrition pour les personnes atteintes de certaines pathologies |
Satisfait
|
||||||||||
|
Article 5
quinquies
D
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
331 |
Suppression de la mention du mode de calcul de l'IMC |
Adopté |
||||||||||
|
Article 5
quinquies
E
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
332 |
Obligation de vérifier la majorité de l'utilisateur |
Adopté |
||||||||||
|
M. CORNU |
19 |
Création d'une activité de conseiller en bronzage |
Satisfait
|
||||||||||
|
M. LONGEOT,
|
25 |
Interdiction de la vente, de la mise à disposition et de l'utilisation d'appareils de bronzage |
Satisfait
|
||||||||||
|
Article 5
quinquies
|
|||||||||||||
|
Mme DEBRÉ |
21 |
Entrée en vigueur de l'interdiction pour les arômes en mai 2020, non seulement pour les cigarettes mais aussi les filtres, les papiers, les capsules, etc. |
Adopté |
||||||||||
|
M. LELEUX |
149 |
Entrée en vigueur de l'interdiction pour les arômes en mai 2020, non seulement pour les cigarettes mais aussi les filtres, les papiers, les capsules, etc. |
Adopté |
||||||||||
|
M. GRAND |
94 |
Transposition fidèle de la directive 2014/40 pour l'interdiction de la commercialisation des cigarettes contenant des arômes |
Satisfait
|
||||||||||
|
M. BIZET |
270 |
Transposition fidèle de la directive 2014/40 pour l'interdiction de la commercialisation des cigarettes contenant des arômes |
Satisfait
|
||||||||||
|
Article 5
sexies
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
333 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme DEBRÉ |
22 |
Suppression de l'article |
Adopté |
||||||||||
|
M. LELEUX |
150 |
Suppression de l'article |
Adopté |
||||||||||
|
M. BIZET |
271 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
sexies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
334 |
Regroupement des dispositions relatives à la publicité, au mécénat et aux sanctions applicables |
Adopté |
||||||||||
|
M. LEMOYNE |
272 |
Maintien des affichettes dans les débits de tabac |
Rejeté |
||||||||||
|
M. LEMOYNE |
273 |
Maintien de la publicité dans la presse professionnelle |
Satisfait
|
||||||||||
|
Article 5
septies
A
|
|||||||||||||
|
Mme ESTROSI SASSONE |
148 |
Modalités de la preuve de la majorité pour les ventes de e-liquides par automates |
Rejeté |
||||||||||
|
Article 5
septies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
335 |
Suppression de l'article |
Adopté |
||||||||||
|
M. LEMOYNE |
274 |
Compétence du préfet pour définir les distances entre les débits de tabac et les lieux protégés |
Satisfait
|
||||||||||
|
Article 5
octies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
336 |
Suppression de l'article, dont les dispositions sont intégrées à l'article 5 sexies |
Adopté |
||||||||||
|
M. LEMOYNE |
275 |
Maintien de la possibilité du mécénat pour les buralistes |
Satisfait
|
||||||||||
|
Article 5 nonies
Obligation d'information des acteurs du tabac
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
337 |
Obligation pour les industriels de publier les avantages procurés aux associations et aux personnes soumises à déclaration d'intérêt et d'activité |
Adopté |
||||||||||
|
Article 5
decies
|
|||||||||||||
|
M. YUNG |
136 |
Transposition de la directive 2014/40 pour que les avertissements sanitaires recouvrent 65 % de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur d'un produit du tabac |
Adopté |
||||||||||
|
Mme DEBRE |
26 |
Suppression de l'article |
Satisfait ou sans objet |
||||||||||
|
M. GRAND |
103 |
Suppression de l'article |
Satisfait ou sans objet |
||||||||||
|
M. CHASSEING |
131 |
Transposition de la directive 2014/40 pour que les avertissements sanitaires recouvrent 65 % de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur d'un produit du tabac |
Satisfait ou sans objet |
||||||||||
|
M. ROCHE |
109 |
Transposition de la directive 2014/40 pour que les avertissements sanitaires recouvrent 65 % de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur d'un produit du tabac |
Satisfait ou sans objet |
||||||||||
|
Article 5
undecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
338 |
Suppression de l'obligation de prévoir des espaces réservés pour les vapoteurs dans les transports collectifs fermés |
Adopté |
||||||||||
|
Article additionnel après l'article 5 duodecies |
|||||||||||||
|
Mme ARCHIMBAUD |
230 |
Demande de rapport sur les pistes d'amélioration de la traçabilité du tabac et de la lutte contre le commerce illicite |
Retiré |
||||||||||
|
Mme ARCHIMBAUD |
231 |
Injonction de saisine de l'Autorité de la concurrence par la ministre de la santé et rédaction d'un rapport sur les soupçons d'entente illicite entre fabricants de tabac |
Retiré |
||||||||||
|
Article 5
quaterdecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
339 |
Suppression de l'article dont les dispositions ont été déplacées à l'article 5 nonies |
Adopté |
||||||||||
|
Article 5
quindecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
340 |
Suppression de l'article dont les dispositions ont été déplacées à l'article 5 nonies |
Adopté |
||||||||||
|
Article 5
sexdecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
341 |
Rédactionnel |
Adopté |
||||||||||
|
M. LEMOYNE |
276 |
Contrôles par les agents de police municipale des infractions au monopole de l'Etat sur la vente de tabac |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 5 sexdecies |
|||||||||||||
|
M. GRAND |
138 |
Coordination par la délégation nationale de la lutte contre la fraude et des actions en matière de lutte contre l'achat et le commerce illicite de tabac |
Satisfait ou sans objet |
||||||||||
|
Article 5
septdecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
342 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
octodecies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
343 |
Suppression de l'article |
Adopté |
||||||||||
|
M. LEMOYNE |
277 |
Traçabilité jusqu'à la vente par les buralistes |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 5 octodecies |
|||||||||||||
|
Mme ARCHIMBAUD |
227 |
Déclaration, par les industriels du tabac, de données à l'administration française (chiffre d'affaires, impôts...), y compris pour leurs activités exercées à l'étranger |
Rejeté |
||||||||||
|
Article 5
novodecies
|
|||||||||||||
|
M. LEMOYNE |
278 |
Interdiction de l'homologation des prix du tabac si le différentiel entre le prix proposé et le prix moyen dans les pays frontaliers de la France excède 15 % |
Rejeté |
||||||||||
|
Article additionnel après l'article 5 novodecies |
|||||||||||||
|
Mme ARCHIMBAUD |
228 |
Déconnection de la hausse du "droit de perception" de celle du droit de consommation |
Retiré |
||||||||||
|
Article 5
vicies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
344 |
Suppression de l'article |
Adopté |
||||||||||
|
M. ADNOT |
179 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
unvicies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
345 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 5
duovicies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
346 |
Suppression de l'article |
Adopté |
||||||||||
|
M. GRAND |
104 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 6
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
347 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 6 ter |
|||||||||||||
|
Mme ARCHIMBAUD |
232 |
Recensement par l'Anses des professions exposées aux produits phytosanitaires |
Rejeté |
||||||||||
|
Article 7
|
|||||||||||||
|
Mme ARCHIMBAUD |
233 |
Dépistage des maladies auto-immunes |
Retiré |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
348 |
Application à tous les mineurs sur l'ensemble du territoire |
Adopté |
||||||||||
|
M. REICHARDT,
|
50 |
Suppression des limites géographiques à l'accessibilité des Trod pour les mineurs |
Satisfait ou sans objet |
||||||||||
|
M. COMMEINHES |
161 |
Suppression des limites géographiques à l'accessibilité des Trod pour les mineurs |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
234 |
Suppression des limites géographiques à l'accessibilité des Trod pour les mineurs |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
297 |
Suppression des limites géographiques à l'accessibilité des Trod pour les mineurs |
Satisfait ou sans objet |
||||||||||
|
Article 7
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
349 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 7 bis |
|||||||||||||
|
M. REICHARDT,
|
51 |
Abrogation de la contre-indication permanente au don du sang applicable aux personnes majeures protégées. |
Adopté |
||||||||||
|
Article 8
|
|||||||||||||
|
M. GRAND |
139 |
Suppression de l'article |
Rejeté |
||||||||||
|
M. BARBIER |
155 |
Définition de la politique de réduction des risques |
Adopté |
||||||||||
|
M. COMMEINHES |
162 |
Précisions sur les objectifs de la politique de réduction des risques et des dommages |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
235 |
Précisions sur les objectifs de la politique de réduction des risques et des dommages |
Adopté |
||||||||||
|
M. AMIEL |
298 |
Précisions sur les objectifs de la politique de réduction des risques et des dommages |
Adopté |
||||||||||
|
M. COMMEINHES |
163 |
Alerte sanitaire en matière d'usage de drogues |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
236 |
Alerte sanitaire en matière d'usage de drogues |
Rejeté |
||||||||||
|
M. AMIEL |
299 |
Alerte sanitaire en matière d'usage de drogues |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
238 |
Précision selon laquelle l'usager de drogues ne peut être poursuivi pour usage illicite dans le cadre d'actions de réduction des risques |
Retiré |
||||||||||
|
M. CHASSEING |
119 |
Egalité de traitement des personnes détenues en matière de réduction des risques |
Adopté |
||||||||||
|
M. BARBIER |
156 |
Nécessité d'un agrément pour les médecins souhaitant prescrire un traitement aux opiacés |
Retiré |
||||||||||
|
Article additionnel après l'article 8 |
|||||||||||||
|
Mme ARCHIMBAUD |
237 |
Suppression, à l'article L. 3121-4 du code de la santé publique, de la précision selon laquelle la politique de réduction des risques est adaptée au milieu carcéral |
Retiré |
||||||||||
|
M. BARBIER |
13 |
Création d'une peine d'amende de troisième classe visant à sanctionner la première infraction à la législation sur l'interdiction de l'usage de stupéfiants |
Adopté |
||||||||||
|
Article 8
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
350 |
Rédactionnel |
Adopté |
||||||||||
|
Article 9
|
|||||||||||||
|
M. BARBIER |
12 |
Suppression de l'article |
Rejeté |
||||||||||
|
M. GRAND |
102 |
Suppression de l'article |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
240 |
Inclusion des « acteurs de la promotion de la santé » dans l'équipe pluridisciplinaire qui supervise les usagers des salles de consommation à moindres risques |
Retiré |
||||||||||
|
M. AMIEL |
300 |
Inclusion des « acteurs de la promotion de la santé » dans l'équipe pluridisciplinaire qui supervise les usagers des salles de consommation à moindres risques |
Retiré |
||||||||||
|
Article 9
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
351 |
Transmission des informations du DMP des détenus aux seuls professionnels de santé |
Adopté |
||||||||||
|
Article additionnel après l'article 9 bis |
|||||||||||||
|
Mme COHEN |
458 |
Bilan de santé pour les aidants familiaux |
Irrecevable (art. 40) |
||||||||||
|
Article 10
|
|||||||||||||
|
M. HUSSON |
160 |
Mise en place d'une expérimentation pour la promotion par la région de transport public et du co-voiturage régulier |
Rejeté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
352 |
Rédactionnel |
Adopté |
||||||||||
|
Article(s) additionnel(s) après l'article 10 |
|||||||||||||
|
Mme ARCHIMBAUD |
200 |
Rapport sur la mise en place d'une expertise indépendante relative aux émissions de polluants par les véhicules automobiles |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
207 |
Interdiction des néonicotinoïdes à compter du 1 er janvier 2016 |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
208 |
Prise en compte du cumul des résidus de pesticides présents dans les aliments |
Rejeté |
||||||||||
|
M. BARBIER |
285 |
Interdiction d'habitation dans les immeubles vacants insalubres |
Retiré |
||||||||||
|
Article 11
|
|||||||||||||
|
Mme COHEN |
459 |
Rendre les pouvoirs de sanction du préfet dans la lutte contre l'amiante automatiques et non plus discrétionnaires |
Rejeté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
353 |
Rédactionnel |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
201 |
Analyse de l'Anses sur le désamiantage en France |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
202 |
Mise à disposition sur un site internet des rapports annuels d'activité des diagnostiqueurs amiante |
Irrecevable (art. 40) |
||||||||||
|
Mme ARCHIMBAUD |
203 |
Elaboration d'un guide méthodologique des normes applicables aux personnes exposées à l'amiante |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
204 |
Mise en ligne de l'ensemble des diagnostics amiante des bâtiments |
Irrecevable (art. 40) |
||||||||||
|
Mme ARCHIMBAUD |
206 |
Demande de rapport sur un suivi médical individualisé systématique des professionnels ayant été en contact avec des fibres d'amiante lors de leur activité |
Retiré |
||||||||||
|
Article additionnel après l'article 11 |
|||||||||||||
|
Mme ARCHIMBAUD |
205 |
Mise en place de zones à rayonnement électromagnétique limité à titre expérimental |
Retiré |
||||||||||
|
Article 11
quater
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
354 |
Conciliation avec les dispositions relatives à la lutte contre les maladies vectorielles |
Adopté |
||||||||||
|
Article additionnel après l'article 11 quater A |
|||||||||||||
|
Mme ARCHIMBAUD |
210 |
Définition de la notion de perturbateur endocrinien |
Retiré |
||||||||||
|
Mme ARCHIMBAUD |
211 |
Demande d'un rapport à l'Anses sur les perturbateurs endocriniens |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
214 |
Interdiction de six phtalates dans les vêtements destinés à faciliter le sommeil des enfants |
Retiré |
||||||||||
|
Article 11
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
355 |
Suppression de l'article |
Rejeté |
||||||||||
|
M. BIZET |
268 |
Suppression de l'article |
Rejeté |
||||||||||
|
Article additionnel après l'article 11 quater |
|||||||||||||
|
Mme ARCHIMBAUD |
209 |
Obligation de marquage par un pictogramme des meubles ne convenant pas aux jeunes enfants |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
212 |
Obligation d'étiquetage pour les meubles émetteurs de substances dans l'air ambiant au 1 er janvier 2017 |
Retiré |
||||||||||
|
Article 11
quinquies
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
356 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 11 sexies |
|||||||||||||
|
Mme MICOULEAU |
86 |
Remise d'un rapport au Parlement sur la maladie coeliaque |
Rejeté |
||||||||||
|
Article 12
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
357 |
Rédactionnel |
Adopté |
||||||||||
|
M. GRAND |
99 |
Création d'équipes de soins de proximité, qui rassembleraient un ensemble de professionnels de santé constitué autour d'une ou plusieurs équipes de soins primaires et de professionnels de santé, assurant des soins de premier et deuxième recours |
Rejeté |
||||||||||
|
Article 12
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
363 |
Caractère entièrement facultatif du dispositif de l'article en supprimant l'intervention de l'ARS |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
358 |
Maintien de la dénomination en « pôles de santé » |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
475 |
Amendement de conséquence |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
359 |
Insertion des dispositions relatives aux pôles de santé renforcés au sein du chapitre du code de la santé publique relatif à l'organisation des soins |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
360 |
Composition minimale du pôle de santé |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
361 |
Articulation avec les autres formes d'exercice en coordination ou en regroupement |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
362 |
Possibilité d'organiser une activité de télémédecine au sein du pôle de santé |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
364 |
Rédactionnel |
Adopté |
||||||||||
|
M. ROCHE |
112 |
Prise en compte des besoins de santé de la population du territoire concerné dans la constitution de la communauté professionnelle territoriale de santé et publication sur le site internet de l'ARS de la justification de cette prise en compte |
Retiré |
||||||||||
|
M. CHASSEING |
123 |
Précision sur la composition des communautés professionnelles territoriales de santé |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
244 |
Rendre obligatoire la coopération et l'articulation des professionnels de santé avec les acteurs sociaux et médico-sociaux |
Satisfait ou sans objet |
||||||||||
|
M. GRAND |
101 |
Coordination |
Satisfait ou sans objet |
||||||||||
|
M. CIGOLOTTI |
2 |
Présence, parmi les membres d'une communauté professionnelle territoriale de santé, d'élus locaux acteurs de la prévention et de la promotion de la santé |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
216 |
Participation des professionnels des services de PMI, de santé scolaire et universitaire et de santé au travail aux communautés professionnelles territoriales de santé |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
247 |
Intégration des associations ayant une démarche en promotion de la santé au sein des communautés professionnelles territoriales de santé |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
301 |
Intégration des associations ayant une démarche en promotion de la santé au sein des communautés professionnelles territoriales de santé |
Satisfait ou sans objet |
||||||||||
|
Mme COHEN |
461 |
Intégration des associations ayant une démarche en promotion de la santé au sein des communautés professionnelles territoriales de santé |
Satisfait ou sans objet |
||||||||||
|
M. BARBIER |
38 |
Prise en compte des besoins de santé de la population du territoire concerné dans la constitution de la communauté professionnelle territoriale de santé et publication sur le site internet de l'ARS de la justification de cette prise en compte |
Satisfait ou sans objet |
||||||||||
|
M. GRAND |
100 |
Prise en compte des besoins de santé de la population du territoire concerné dans la constitution de la communauté professionnelle territoriale de santé |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
256 |
Elaboration du projet de santé formalisé par les membres de la communauté professionnelle territoriale de santé en s'appuyant sur l'expertise des représentants d'usagers |
Satisfait ou sans objet |
||||||||||
|
Mme COHEN |
460 |
Elaboration du projet de santé formalisé par les membres de la communauté professionnelle territoriale de santé en s'appuyant sur l'expertise des représentants d'usagers |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
295 |
Cet amendement tend à inclure les acteurs médico-sociaux dans la concertation ouverte par l'ARS pour la constitution de communautés professionnelles territoriales de santé en cas de carence des professionnels |
Satisfait ou sans objet |
||||||||||
|
M. COMMEINHES |
164 |
Inclusion des acteurs médico-sociaux et des associations de promotion de la santé dans la concertation ouverte par l'ARS pour la constitution de communautés professionnelles territoriales de santé en cas de carence des professionnels |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
246 |
Inclusion des acteurs médico-sociaux et des associations de promotion de la santé dans la concertation ouverte par l'ARS pour la constitution de communautés professionnelles territoriales de santé en cas de carence des professionnels |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
306 |
Inclusion des acteurs médico-sociaux et des associations de promotion de la santé dans la concertation ouverte par l'ARS pour la constitution de communautés professionnelles territoriales de santé en cas de carence des professionnels |
Satisfait ou sans objet |
||||||||||
|
M. CIGOLOTTI |
3 |
Elaboration et conclusion du diagnostic territorial et du contrat territorial de santé en concertation avec les collectivités locales du territoire, qui peuvent les mettre en oeuvre par les contrats locaux de santé qu'elles signent avec l'ARS |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
258 |
Possibilité pour les communautés professionnelles territoriales de santé de signer, avec l'ARS et un établissement public de recherche, une convention tripartite ayant pour objet le développement de la formation et la recherche en soins primaires |
Rejeté |
||||||||||
|
Article additionnel après l'article 12 bis |
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
365 |
Reconnaissance des missions des médecins spécialistes au sein d'un article dédié dans le code de la santé publique |
Adopté |
||||||||||
|
Article 12
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
367 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
259 |
Ajout des étudiants en médecine à la composition du comité national chargé d'assurer le suivi de la mise en oeuvre du pacte territoire-santé |
Satisfait ou sans objet |
||||||||||
|
M. CHASSEING |
128 |
Création d'une compensation pour les médecins remplaçants mobiles |
Irrecevable (art. 40) |
||||||||||
|
M. CHASSEING |
130 |
Création d'un forfait transport dans les territoires éloignés de plus de 25 km d'un centre hospitalier |
Irrecevable (art. 40) |
||||||||||
|
M. CIGOLOTTI |
4 |
Participation d'élus des collectivités locales à la négociation du pacte territoire-santé |
Satisfait ou sans objet |
||||||||||
|
M. BARBIER |
39 |
Publication du pacte territoire-santé sur le site des ARS |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 12 ter |
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
366 |
Obligation de négocier sur le conventionnement des médecins en zones sur-denses et sous-denses |
Adopté |
||||||||||
|
M. LONGEOT,
|
23 |
Formation des étudiants en médecine à la pratique ambulatoire de la médecine générale, et non pas seulement à la pratique hospitalière et obligation de faire un stage d'initiation à la médecine générale pour la validation du deuxième cycle des études médicales |
Rejeté |
||||||||||
|
M. LONGEOT
|
24 |
Extension aux médecins du dispositif de régulation à l'installation reposant sur le principe selon lequel, en zone surdotée, le conventionnement à l'assurance maladie d'un médecin libéral ne peut intervenir qu'en concomitance avec la cessation d'activité libérale d'un médecin exerçant dans la même zone |
Rejeté |
||||||||||
|
M. ROCHE |
113 |
Création d'un stage obligatoire de six mois au cours de la troisième année d'internat dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile |
Retiré |
||||||||||
|
Article 12
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
368 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 13
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
476 |
Transposition du dispositif prévu à l'article 12 bis |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
198 |
Elaboration, dans le cadre du projet territorial de santé mentale, d'un programme relatif au maintien dans le logement et d'accès au logement et à l'hébergement accompagné pour les personnes en souffrance psychique qui en ont besoin |
Rejeté |
||||||||||
|
M. REICHARDT,
|
52 |
Réserver expressément, dans le code de la santé publique, aux seuls établissements autorisés en psychiatrie les soins psychiatriques sans consentement, afin de clarifier la situation particulière de l'infirmerie psychiatrique de la préfecture de police de Paris. |
Adopté |
||||||||||
|
Article 13
quater
|
|||||||||||||
|
M. REICHARDT,
|
53 |
Codification de l'article dans le code de la santé publique |
Adopté |
||||||||||
|
M. GRAND |
144 |
Remplacement des termes de « placement en chambre d'isolement » par ceux d' « admission en chambre d'isolement », et de la notion de « décision d'un psychiatre » par celle de « prescription d'un psychiatre » |
Adopté |
||||||||||
|
M. REICHARDT,
|
54 |
Précision |
Adopté |
||||||||||
|
Article 13
quinquies
|
|||||||||||||
|
M. REICHARDT,
|
55 |
Intégration, dans le rapport remis au Parlement par le Gouvernement sur l'infirmerie psychiatrique de la préfecture de police de Paris, d'une évaluation de l'impact des modifications apportées à l'article 13 et report du délai de remise du rapport |
Adopté |
||||||||||
|
Article 14
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
370 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
369 |
Evaluation annuelle des fonctions d'appui en concertation avec les professionnels et les usagers |
Adopté |
||||||||||
|
M. BARBIER |
31 |
Possibilité, pour les sages-femmes, de déclencher le recours aux fonctions d'appui |
Rejeté |
||||||||||
|
Article additionnel avant l'article 15 |
|||||||||||||
|
Mme ARCHIMBAUD |
188 |
Mentionner explicitement les permanences d'accès aux soins de santé (PASS) et les services de protection maternelle et infantile (PMI) parmi les acteurs concourant à l'offre de soins de premier recours |
Rejeté |
||||||||||
|
Article 15
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
372 |
Préserver la place des médecins libéraux dans l'organisation de la permanence des soins ambulatoires (PDSA) |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
371 |
Mise en place d'un numéro national véritablement unique pour le PDSA |
Adopté |
||||||||||
|
M. ROCHE |
111 |
Interdiction, pour les établissements de santé, de se substituer aux associations de permanence des soins dans l'organisation de la permanence des soins |
Satisfait ou sans objet |
||||||||||
|
Article 16
|
|||||||||||||
|
Mme ARCHIMBAUD |
215 |
Les consultations et des actions de prévention médico-sociale en faveur des enfants de moins de six ans ainsi que l'établissement d'un bilan de santé pour les enfants âgés de trois à quatre ans, notamment en école maternelle, qui sont organisées en tenant compte des missions des médecins traitants, sont également organisées sans préjudice des compétences des médecins des services des PMI |
Rejeté |
||||||||||
|
M. KAROUTCHI |
124 |
Les missions particulières des médecins traitants des patients de moins de seize ans s'entendent en coordination des soins spécifiques à ces patients, le cas échéant avec les médecins d'autres spécialités |
Adopté |
||||||||||
|
M. LONGEOT |
30 |
Autoriser les femmes à s'adresser, sur prescription de leur sage-femme, à un médecin spécialiste, sans être pour autant pénalisées financièrement dans le cadre du parcours de soins coordonnés |
Rejeté |
||||||||||
|
Article additionnel après l'article 16 |
|||||||||||||
|
M. BARBIER |
35 |
Insertion, dans le code de la santé publique, de la participation des sages-femmes aux soins primaires |
Rejeté |
||||||||||
|
Article 16
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
373 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 17
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
374 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 17 bis |
|||||||||||||
|
Mme ARCHIMBAUD |
243 |
Création et gestion de centres de santé par des établissements médico-sociaux |
Rejeté |
||||||||||
|
Article 18
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
375 |
Suppression de l'article |
Adopté |
||||||||||
|
M. BARBIER |
10 |
Suppression de l'article |
Adopté |
||||||||||
|
M. GRAND |
105 |
Suppression de l'article |
Adopté |
||||||||||
|
M. AMIEL |
292 |
Suppression de l'article |
Adopté |
||||||||||
|
M. CHASSEING |
135 |
Limitation de l'application du tiers payant généralisé aux patients qui en font la demande |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 18 |
|||||||||||||
|
Mme ARCHIMBAUD |
181 |
Modalités de calcul du revenu de référence pour déterminer l'éligibilité à la CMU-c |
Rejeté |
||||||||||
|
Article 18
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
376 |
Suppression de l'article |
Adopté |
||||||||||
|
Article(s) additionnel(s) après l'article 18 bis |
|||||||||||||
|
Mme ARCHIMBAUD |
182 |
Automaticité du renouvellement de l'aide à la complémentaire santé pour les bénéficiaires de l'AAH, de l'Aspa et de certaines prestations sociales à destinations des personnes âgées |
Adopté |
||||||||||
|
Mme COHEN |
463 |
Automaticité de l'ACS pour les bénéficiaires de certaines prestations |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
183 |
Eligibilité des bénéficiaires du RSA socle à la CMU-c |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
184 |
Renouvellement automatique des droits à la CMU-c et extension à trois ans de leur validité |
Irrecevable (art. 40) |
||||||||||
|
Mme ARCHIMBAUD |
185 |
Demande de rapport sur le coût et les bénéfices financiers d'une élévation du plafond des ressources de la CMU-c |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
186 |
Demande de rapport sur le coût pour les finances sociales du non-recours |
Rejeté |
||||||||||
|
Article 19
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
377 |
Transfert au Défenseur des droits de la mission d'évaluation des refus de soins |
Adopté |
||||||||||
|
M. GRAND |
140 |
Suppression de l'article |
Satisfait ou sans objet |
||||||||||
|
M. COMMEINHES |
165 |
La charge de la preuve pour établir la non-discrimination repose sur professionnel de santé |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
302 |
Introduction d'une liste de critères permettant de caractériser le refus de soins direct ou indirect |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 19 |
|||||||||||||
|
M. COMMEINHES |
166 |
Mise en place un observatoire national des refus de soins |
Irrecevable (art. 40) |
||||||||||
|
Mme ARCHIMBAUD |
257 |
Etude sur la pondération des tarifs des actes médicaux en fonction du handicap du patient |
Rejeté |
||||||||||
|
Mme COHEN |
462 |
Etude sur la pondération des tarifs des actes médicaux en fonction du handicap du patient |
Rejeté |
||||||||||
|
Article 20
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
378 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 21
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
379 |
Rédactionnel |
Adopté |
||||||||||
|
M. CHASSEING |
133 |
Participation des fédérations hospitalières et des professionnels libéraux |
Rejeté |
||||||||||
|
M. BARBIER |
40 |
Participation des fédérations hospitalières et des professionnels libéraux |
Rejeté |
||||||||||
|
Article additionnel après l'article 21 |
|||||||||||||
|
Mme ARCHIMBAUD |
193 |
Information du public sur les avantages financiers dont bénéficie l'industrie pharmaceutique |
Rejeté |
||||||||||
|
Article 21
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
380 |
Rôle de la Haute Autorité de santé |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
187 |
Médiation sociale dans le secteur sanitaire |
Satisfait ou sans objet |
||||||||||
|
Article 21
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
381 |
Règles de fonctionnement en dispositif intégré |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
251 |
Décision du fonctionnement en dispositif intégré |
Satisfait ou sans objet |
||||||||||
|
M. AMIEL |
294 |
Décision du fonctionnement en dispositif intégré |
Satisfait ou sans objet |
||||||||||
|
Article 22
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
382 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 23
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
383 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 23 |
|||||||||||||
|
M. BARBIER |
36 |
Proposition systématique d'un entretien prénatal précoce |
Rejeté |
||||||||||
|
Article 23
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
384 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 24
|
|||||||||||||
|
M. GABOUTY |
279 |
Soumission de la dématérialisation de la lettre de liaison à l'accord explicite du patient |
Retiré |
||||||||||
|
Article 25
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
385 |
Coordination |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
449 |
Obligations de recueillir l'accord du patient pour accéder aux données qu'il a rendues inaccessibles |
Adopté |
||||||||||
|
M. CHASSEING |
120 |
Suppression des dispositions relatives au partage d'information dans le cadre du DMP |
Retiré |
||||||||||
|
M. BARBIER |
32 |
Possibilité pour les sages-femmes d'accéder à l'ensemble des données médicales avec l'accord de la patiente |
Adopté |
||||||||||
|
Mme GIUDICELLI |
151 |
Accès de la sage-femme à l'ensemble des données nécessaire à l'exercice de sa profession, sous réserve de l'accord de la patiente |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 25 |
|||||||||||||
|
M. GRAND |
146 |
Autorisation de la consultation du dossier pharmaceutique par le médecin |
Adopté |
||||||||||
|
Mme IMBERT |
281 |
Autorisation de la consultation du dossier pharmaceutique par le médecin |
Adopté |
||||||||||
|
Article 26 A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
386 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 26
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
387 |
Rétablissement des missions de service public en complément du service public hospitalier |
Adopté |
||||||||||
|
M. KAROUTCHI |
125 |
Possibilité pour les établissements de santé de participer à la structuration des soins sur demande des communautés territoriales de santé |
Rejeté |
||||||||||
|
M. BARBIER |
34 |
Suppression de la mention de la formation initiale des sages-femmes indépendamment de la formation universitaire |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
189 |
Obligation pour les PASS de faciliter l'accès aux réseaux institutionnels ou associatifs d'accueil et d'accompagnement social et précision que la convention conclue avec l'Etat couvre la prise en charge des personnes qui ne bénéficient pas d'une couverture médicale |
Rejeté |
||||||||||
|
M. BARBIER |
33 |
Participation de l'Etat aux dépenses des établissements de santé au titre de leurs activités de formation des sages-femmes |
Rejeté |
||||||||||
|
Mme GIUDICELLI |
153 |
Participation de l'Etat aux dépenses des établissements de santé au titre de leurs activités de formation des sages-femmes |
Rejeté |
||||||||||
|
M. BARBIER |
41 |
Suppression de l'obligation pour un établissement de pratiquer l'ensemble de son activité à tarif opposable pour participer au service public hospitalier |
Rejeté |
||||||||||
|
M. GRAND |
95 |
Suppression de l'obligation pour un établissement de pratiquer l'ensemble de son activité à tarif opposable pour participer au service public hospitalier |
Rejeté |
||||||||||
|
M. BARBIER |
42 |
Remplacement de l'obligation de pratiquer des tarifs opposables par celle de pratiquer l'efficience |
Rejeté |
||||||||||
|
M. BARBIER |
43 |
Inscription de l'accessibilité des soins comme l'une des garanties offertes aux patients par les établissements de santé assurant le service public hospitalier |
Rejeté |
||||||||||
|
M. BARBIER |
44 |
Suppression de la garantie des tarifs opposable en cas de transfert temporaire dans un autre établissement que ceux participant au service public hospitalier |
Rejeté |
||||||||||
|
M. GRAND |
96 |
Suppression de la garantie des tarifs opposable en cas de transfert temporaire dans un autre établissement que ceux participant au service public hospitalier |
Rejeté |
||||||||||
|
M. GRAND |
97 |
Suppression de l'obligation pour les établissements participant au service publics hospitalier de faire participer les usagers |
Rejeté |
||||||||||
|
Mme COHEN |
464 |
Organisation d'une mission de conseil et d'expertise auprès des équipes des établissements |
Retiré |
||||||||||
|
M. BARBIER |
45 |
Suppression de la possibilité pour l'ARS de désigner un établissement pour participer à une communauté professionnelle territoriale de santé |
Adopté |
||||||||||
|
M. GRAND |
98 |
Suppression de la possibilité pour l'ARS de désigner un établissement pour participer à une communauté professionnelle territoriale de santé |
Adopté |
||||||||||
|
M. KAROUTCHI |
126 |
Obligation pour les établissements participant au service public hospitalier de répondre aux sollicitations des communautés professionnelles territoriales de santé et avis conforme des unions régionales des professionnels de santé à la décision de l'ARS de demander à un établissement de pallier la carence en offre de services de santé |
Retiré |
||||||||||
|
M. KAROUTCHI |
127 |
Les deìcisions d'autorisation ne doivent pas être fonction du statut de l'eìtablissement |
Adopté |
||||||||||
|
Article 26
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
388 |
Recodification |
Adopté |
||||||||||
|
Article 26
bis
B
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
389 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 26
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
308 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 26
ter
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
391 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 26
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
392 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 27
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
393 |
Renforcement de la place du projet médical partagé et des élus et mutualisation de la radiologie et de la biologie |
Adopté |
||||||||||
|
M. GRAND |
90 |
Précision que le GHT n'a pas vocation à coordonner l'offre de soins des établissements privés |
Rejeté |
||||||||||
|
M. CIGOLOTTI |
8 |
Association des élus en amont de l'élaboration du projet médical partagé |
Satisfait ou sans objet |
||||||||||
|
M. CHASSEING |
122 |
Représentation des établissements privés partenaires des GHT au sein du groupement |
Adopté |
||||||||||
|
M. ROCHE |
114 |
Possibilité d'associer aux GHT les professionnels de santé libéraux et les professionnels de santé exerçant dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile |
Retiré |
||||||||||
|
M. CIGOLOTTI |
6 |
Intégration de représentants des élus locaux au sein du comité stratégique du GHT |
Satisfait ou sans objet |
||||||||||
|
M. CIGOLOTTI |
5 |
Précision que les collectivités territoriales participent à la gouvernance des GHT et sont étroitement associées à la définition de leur stratégie |
Satisfait ou sans objet |
||||||||||
|
Article 27
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
309 |
Rédactionnel |
Adopté |
||||||||||
|
M. BARBIER |
46 |
Suppression de la possibilité pour la Cour des comptes de contrôler les établissements privés sanitaires et médico-sociaux |
Rejeté |
||||||||||
|
Article 27
quinquies
|
|||||||||||||
|
M. GRAND |
106 |
Suppression de l'article |
Rejeté |
||||||||||
|
Article 27
sexies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
310 |
Rédactionnel |
Adopté |
||||||||||
|
Article additionnel après l'article 27 sexies |
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
396 |
Confier aux ARS la possibilité d'autoriser la création de plateaux mutualisés d'imagerie médicale |
Adopté |
||||||||||
|
Article additionnel avant le Chapitre 1
er
|
|||||||||||||
|
M. CHASSEING |
118 |
Augmentation du numerus clausus dans les universités des territoires ruraux et très ruraux |
Retiré |
||||||||||
|
Article 28
|
|||||||||||||
|
Mme COHEN |
465 |
Mention du handicap parmi les orientations du développement professionnel continu |
Retiré |
||||||||||
|
Article additionnel après l'article 29 |
|||||||||||||
|
M. GRAND |
145 |
Stages des étudiants travailleurs sociaux ainsi que des élèves aides-soignants et auxiliaires de puériculture |
Rejeté |
||||||||||
|
M. ADNOT |
180 |
Adaptation des lentilles oculaires de contact par les opticiens-lunetiers et les orthoptistes |
Rejeté |
||||||||||
|
M. CIGOLOTTI |
261 |
Adaptation des lentilles oculaires de contact par les opticiens-lunetiers et les orthoptistes |
Rejeté |
||||||||||
|
Article additionnel avant l'article 30 |
|||||||||||||
|
Mme MALHERBE |
287 |
Distinction entre l'autorisation individuelle d'exercice et la délivrance à titre individuel de l'équivalence du titre professionnel pour l'exercice de la profession de masseur-kinésithérapeute |
Satisfait ou sans objet |
||||||||||
|
Article 30
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
397 |
Evaluation des pratiques avancées dans un délai de deux ans après l'entrée en vigueur de la loi |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
399 |
Possibilité d'organiser la pratique avancée au sein d'un pôle de santé |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
398 |
Diplôme de grade master requis pour l'exercice en pratique avancée |
Adopté |
||||||||||
|
M. AMIEL |
296 |
Intégration des établissements médico-sociaux parmi les configurations dans lesquelles est possible un exercice en pratique avancée |
Rejeté |
||||||||||
|
Article additionnel après l'article 30 |
|||||||||||||
|
M. CORNU |
20 |
Reconnaissance des missions des esthéticiens dans le code de la santé publique |
Rejeté |
||||||||||
|
Mme MALHERBE |
288 |
Possibilité d'organiser la formation des masseurs-kinésithérapeutes à l'université |
Rejeté |
||||||||||
|
Article 30
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
400 |
Suppression de l'article |
Adopté |
||||||||||
|
M. BARBIER |
11 |
Suppression de l'article |
Adopté |
||||||||||
|
M. AMIEL |
293 |
Suppression de l'article |
Adopté |
||||||||||
|
Article additionnel après l'article 30 ter |
|||||||||||||
|
M. TOURENNE |
260 |
Reconnaissance de la profession d'optométriste dans le code de la santé publique |
Rejeté |
||||||||||
|
Article 30
quater
|
|||||||||||||
|
M. BARBIER |
37 |
Avis conforme du conseil national de l'ordre compétent, prévu dans le cadre de la procédure d'autorisation d'accès des étudiants en médecine, dentisterie ou pharmacie, non ressortissants communautaires, au troisième cycle d'études ou à une formation complémentaire |
Rejeté |
||||||||||
|
Article 30
quinquies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
401 |
Distinction entre l'autorisation individuelle d'exercice et la délivrance de l'équivalence du titre professionnel pour l'exercice de la profession de masseur-kinésithérapeute |
Adopté |
||||||||||
|
Article 30
sexies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
402 |
Distinction entre l'autorisation individuelle d'exercice et la délivrance de l'équivalence du titre professionnel pour l'exercice de la profession de pédicure-podologue |
Adopté |
||||||||||
|
Article 31
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
403 |
Suppression de la compétence des sages-femmes pour la réalisation des IVG médicamenteuses |
Adopté |
||||||||||
|
M. LONGEOT |
79 |
Suppression du décret prévoyant la formation des sages-femmes à l'IVG médicamenteuse |
Satisfait ou sans objet |
||||||||||
|
M. LONGEOT |
47 |
Reconnaissance d'un droit de prescription vaccinale aux sages-femmes et précision sur la vaccination de l'entourage de l'enfant, qui vise à protéger le nourrisson et non le nouveau-né, ce qui étend la période de compétence des sages-femmes jusqu'à 23 mois avant la naissance |
Rejeté |
||||||||||
|
M. LONGEOT |
78 |
Suppression de l'encadrement par voie réglementaire des vaccinations qui peuvent être effectuées par les sages-femmes sur la femme, l'enfant ainsi que sur l'entourage de celui-ci |
Rejeté |
||||||||||
|
M. LONGEOT |
29 |
Possibilité générale pour les sages-femmes, en cas de grossesse ou de suites de couches pathologiques, de participer sur prescription du médecin au traitement et à la surveillance de ces situations pathologiques chez la femme et le nouveau-né, et non plus seulement de pratiquer les soins prescrits par un médecin |
Adopté |
||||||||||
|
M. LONGEOT |
48 |
Reconnaissance aux sages-femmes d'un droit général de prescription pour l'ensemble des examens, des actes, des dispositifs médicaux et des médicaments nécessaires à l'exercice de leur profession |
Rejeté |
||||||||||
|
Article additionnel après l'article 31 |
|||||||||||||
|
Mme ARCHIMBAUD |
245 |
La contribution forfaitaire annuelle à la charge des professionnels de santé pour l'abondement du fonds de garantie des dommages consécutifs à des actes de prévention, de diagnostic ou de soins dispensés par les professionnels de santé exerçant à titre libéral ne peut dépasser une proportion des revenus de ces professionnels de santé, fixée par décret |
Rejeté |
||||||||||
|
Article additionnel après l'article 31 bis |
|||||||||||||
|
M. BARBIER |
158 |
Possibilité pour les pharmaciens d'officine de transmettre les échantillons qu'ils recueillent à un laboratoire de biologie médicale |
Rejeté |
||||||||||
|
Article additionnel après l'article 32 |
|||||||||||||
|
Mme ARCHIMBAUD |
213 |
Obligation de proposer des vaccins sans aluminium pour la vaccination obligatoire |
Rejeté |
||||||||||
|
Article additionnel après l'article 32 ter |
|||||||||||||
|
Mme GATEL |
265 |
Participation de représentants de l'Etat aux séances non-disciplinaires du Conseil national de l'ordre des pharmaciens |
Adopté |
||||||||||
|
Article 33
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
311 |
Compétence des masseurs-kinésithérapeutes pour la prescription de substituts nicotiniques |
Adopté |
||||||||||
|
M. ROCHE |
110 |
Conseil et dispensation par les pharmaciens des substituts nicotiniques |
Rejeté |
||||||||||
|
Mme GIUDICELLI |
152 |
Relèvement de 28 jours à deux mois de la durée de la période suivant la naissance d'un enfant au cours de laquelle les sages-femmes pourront prescrire des substituts nicotiniques à son entourage |
Adopté |
||||||||||
|
Mme MALHERBE |
286 |
Expérimentation pour la prescription des substituts nicotiniques par les masseurs kinésithérapeutes |
Satisfait ou sans objet |
||||||||||
|
Article 33
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
312 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 34
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
406 |
Rédactionnel |
Adopté |
||||||||||
|
Article additionnel après l'article 34 bis |
|||||||||||||
|
Mme IMBERT |
280 |
Relèvement à deux ans du délai maximal pendant lequel un titulaire d'officine peut se faire remplacer pour raisons de santé |
Adopté |
||||||||||
|
Article additionnel après l'article 34 quater |
|||||||||||||
|
Mme COHEN |
466 |
Statut des orthophonistes |
Retiré |
||||||||||
|
Article 35
|
|||||||||||||
|
M. GRAND |
91 |
Précision relative au décret d'application |
Rejeté |
||||||||||
|
Article additionnel après l'article 35 |
|||||||||||||
|
Mme LIENEMANN |
81 |
Définition de la notion de matériau antimicrobien |
Rejeté |
||||||||||
|
Mme LIENEMANN |
82 |
Financement à titre expérimental d'éléments cuivrés dans les établissements de santé par le fond régional d'intervention |
Rejeté |
||||||||||
|
M. COMMEINHES |
167 |
Création d'autorisations temporaires d'innovation en santé publique |
Rejeté |
||||||||||
|
Article 35
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
407 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
239 |
Ajout de la possibilité de prescription de marche et de vélo |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 35 bis A |
|||||||||||||
|
Mme ARCHIMBAUD |
241 |
Promotion de l'apprentissage du vélo |
Rejeté |
||||||||||
|
Article 35
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
408 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 36
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
409 |
Précisions des obligations des fournisseurs à l'égard des grossistes-répartiteurs |
Adopté |
||||||||||
|
M. CIGOLOTTI |
159 |
Inclusion de la notion d'association fixe de molécules d'intérêt thérapeutique majeur |
Rejeté |
||||||||||
|
Article additionnel après l'article 36 |
|||||||||||||
|
M. COMMEINHES |
169 |
Possibilité d'inscrire une spécialité générique en cas de rupture d'approvisionnement ou de prix trop élevé moyennant redevance au fournisseur |
Rejeté |
||||||||||
|
Mme MICOULEAU |
84 |
Mission des préparateurs en pharmacie hospitalière |
Rejeté |
||||||||||
|
Article additionnel après l'article 36 ter |
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
410 |
Encadrement de manière spécifique, par voie réglementaire, des activités de téléradiologie |
Adopté |
||||||||||
|
M. BARBIER |
157 |
Mise en place d'une tarification différenciée pour l'exportation de médicaments |
Rejeté |
||||||||||
|
Article 37
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
313 |
Suppression de la mention de la gratuité des médicaments expérimentaux Suppression de l'autorisation de la recherche sur l'embryon dans le cadre de la procréation médicalement assistée Signature de la convention unique de recherche par l'investigateur |
Adopté |
||||||||||
|
M. BARBIER |
15 |
Suppression de la mention relative à la gratuité des médicaments expérimentaux |
Satisfait ou sans objet |
||||||||||
|
Mme GATEL |
263 |
Application du principe de la fourniture gratuite des médicaments expérimentaux aux seuls promoteurs industriels et définition des recherches à finalité commerciale et non commerciale |
Retiré |
||||||||||
|
M. BARBIER |
16 |
Suppression du contrat unique de recherche |
Satisfait ou sans objet |
||||||||||
|
Mme GATEL |
264 |
Modalités selon lesquelles l'équipe de recherche peut bénéficier des fonds versés par le promoteur |
Satisfait ou sans objet |
||||||||||
|
M. ROCHE |
115 |
Intégration de l'activité de téléconseil dans le champ de la télémédecine |
Adopté |
||||||||||
|
Article additionnel après l'article 37 |
|||||||||||||
|
M. COMMEINHES |
170 |
Publication des rapports d'études cliniques dans le cadre de recherches biomédicales et notification par les médecins investigateurs de l'ensemble des effets indésirables graves survenant pendant les recherches à l'autorité compétente, qui doit les rendre publics |
Rejeté |
||||||||||
|
M. COMMEINHES |
171 |
Rapport annuel au Parlement sur les outils alternatifs au monopole pour favoriser la recherche |
Rejeté |
||||||||||
|
Article 38
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
414 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
415 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
416 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
417 |
Suppression de plan de lutte contre les maladies vectorielles |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
413 |
Planification de l'offre médico-sociale |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
418 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
419 |
Suppression du plan d'action pour l'accès à l'IVG |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
412 |
Suppression des conseils territoriaux de santé |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
420 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
421 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
422 |
Rédactionnel |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
423 |
Rédactionnel |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
254 |
Planification de l'offre médico-sociale |
Satisfait ou sans objet |
||||||||||
|
M. BIZET |
269 |
Planification de l'offre médico-sociale |
Satisfait ou sans objet |
||||||||||
|
M. ROCHE |
283 |
Planification de l'offre médico-sociale |
Satisfait ou sans objet |
||||||||||
|
M. RAISON |
284 |
Planification de l'offre médico-sociale |
Satisfait ou sans objet |
||||||||||
|
Mme ARCHIMBAUD |
252 |
Suppression de la prise en compte, par le schéma régional de santé (SRS) des territoires frontaliers, des besoins et de l'offre disponible dans le pays voisin |
Rejeté |
||||||||||
|
Mme COHEN |
467 |
Renouvellement de l'autorisation des établissements et services médico-sociaux |
Satisfait ou sans objet |
||||||||||
|
Mme COHEN |
468 |
Délimitation par les agences régionales de santé délimitent des différents zonages pour lesquels elles ont compétence après avis de la commission régionale de la santé et de l'autonomie (CRSA) |
Rejeté |
||||||||||
|
M. CHASSEING |
134 |
Composition des conseils territoriaux de santé |
Satisfait ou sans objet |
||||||||||
|
Mme COHEN |
469 |
Présence des usagers du système de santé au sein des conseils territoriaux de santé |
Satisfait ou sans objet |
||||||||||
|
Article additionnel après l'article 38 |
|||||||||||||
|
Mme ARCHIMBAUD |
242 |
Audition au moins une fois par an du président de la conférence régionale de la santé et de l'autonomie et du président de la commission spécialisée dans le domaine des droits des usagers du système de santé par la conférence territoriale de l'action publique |
Rejeté |
||||||||||
|
Article 38
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
424 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 39
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
425 |
Mise en place d'un fichier d'adresses électroniques des professionnels de santé |
Adopté |
||||||||||
|
Article additionnel avant l'article 40 |
|||||||||||||
|
M. CHASSEING |
121 |
Durée de la validation de l'affection de longue durée |
Rejeté |
||||||||||
|
Article 40
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
426 |
Soumission du plan aux commissions parlementaires compétentes |
Adopté |
||||||||||
|
Article 40
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
427 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 41
|
|||||||||||||
|
M. GRAND |
141 |
Suppression de l'article |
Rejeté |
||||||||||
|
Article 41
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
428 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 42
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
429 |
Suppression de certaines habilitations à prendre des ordonnances |
Adopté |
||||||||||
|
M. GRAND |
93 |
Suppression de l'habilitation donnée au Gouvernement pour modifier la législation relative à l'Etablissement français du sang par ordonnance |
Satisfait ou sans objet |
||||||||||
|
Article 42
bis
A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
430 |
Correction d'une erreur de référence |
Adopté |
||||||||||
|
Article 42
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
431 |
Rédactionnel |
Adopté |
||||||||||
|
Article 42
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
432 |
Rédactionnel |
Adopté |
||||||||||
|
M. GRAND |
147 |
Ajout des établissements accueillant des personnes handicapées à la liste des établissements pouvant bénéficier du soutien de l'Eprus |
Adopté |
||||||||||
|
Article 43 A
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
433 |
Suppression de l'article |
Adopté |
||||||||||
|
Mme GATEL |
266 |
Intervention des établissements d'hospita-lisation à domicile en milieu scolaire |
Satisfait ou sans objet |
||||||||||
|
Article 43
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
434 |
Précision |
Adopté |
||||||||||
|
M. COMMEINHES |
172 |
Présence de représentants d'associations d'usagers du système de santé et d'associations de lutte contre les inégalités de santé au sein du CEPS |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
194 |
Présence de représentants d'associations d'usagers du système de santé et d'associations de lutte contre les inégalités de santé au sein du CEPS |
Rejeté |
||||||||||
|
M. AMIEL |
303 |
Présence de représentants d'associations d'usagers du système de santé et d'associations de lutte contre les inégalités de santé au sein du CEPS |
Rejeté |
||||||||||
|
Article 43
ter
|
|||||||||||||
|
Mme ARCHIMBAUD |
197 |
Déclaration de patrimoine obligatoire pour les membres des conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale ainsi que pour les personnels des agences sanitaires. |
Rejeté |
||||||||||
|
Article 43
quater
|
|||||||||||||
|
M. COMMEINHES |
173 |
Présence de représentants des associations d'usagers dans les commissions spécialisées de la HAS |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
250 |
Présence de représentants des associations d'usagers dans les commissions spécialisées de la HAS |
Rejeté |
||||||||||
|
M. AMIEL |
304 |
Présence de représentants des associations d'usagers dans les commissions spécialisées de la HAS |
Rejeté |
||||||||||
|
Article 43
quinquies
|
|||||||||||||
|
M. COMMEINHES |
174 |
Mention des associations de lutte contre les inégalités de santé tout au long de l'article |
Adopté |
||||||||||
|
M. COMMEINHES |
175 |
Accès des associations d'usagers du système de santé aux documents transmis par l'industrie pharmaceutique au CEPS en vue de la fixation des prix des produits de santé |
Rejeté |
||||||||||
|
M. COMMEINHES |
176 |
Consultation du comité d'interface entre les associations d'usagers et le CEPS lors de la conclusion d'une convention relative à un médicament entre le CEPS et les laboratoires qui le produisent |
Rejeté |
||||||||||
|
Article additionnel après l'article 43 quinquies |
|||||||||||||
|
M. COMMEINHES |
177 |
Présence sans voix délibérative mais avec un droit d'alerte de quatre parlementaires au sein du CEPS |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
195 |
Présence sans voix délibérative mais avec un droit d'alerte de quatre parlementaires au sein du CEPS |
Rejeté |
||||||||||
|
M. AMIEL |
305 |
Présence sans voix délibérative mais avec un droit d'alerte de quatre parlementaires au sein du CEPS |
Rejeté |
||||||||||
|
M. COMMEINHES |
178 |
Débat annuel au Parlement sur le rapport d'activité du CEPS |
Rejeté |
||||||||||
|
Article 44
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
435 |
Suppression de la disposition rendant obligatoire la présidence de la commission des usagers par un représentant des usagers |
Adopté |
||||||||||
|
Article 45
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
450 |
Possibilité de faire transiter les fonds de l'action de groupe par la Caisse autonome des règlements pécuniaires des avocats (Carpa) |
Adopté |
||||||||||
|
M. GRAND |
92 |
Suppression de l'article |
Rejeté |
||||||||||
|
M. COMMEINHES |
168 |
Extension du champ de l'action de groupe en santé, notamment aux dommages matériels et moraux |
Rejeté |
||||||||||
|
M. REICHARDT,
|
56 |
Réserver la possibilité d'engager une action de groupe aux seules associations représentatives de consommateurs agréées au niveau national, comme c'est le cas en matière de consommation |
Adopté |
||||||||||
|
M. REICHARDT,
|
57 |
Rédactionnel |
Adopté |
||||||||||
|
M. REICHARDT,
|
58 |
Abaissement de cinq à trois ans du délai maximum pendant lequel l'adhésion au groupe des victimes est ouverte. |
Adopté |
||||||||||
|
M. REICHARDT,
|
59 |
Application du droit commun en matière de médiation, en indiquant que la médiation peut être engagée avec l'accord des parties (et non pas seulement à leur demande) |
Adopté |
||||||||||
|
M. REICHARDT,
|
60 |
Suppression de la formalité consistant à soumettre la convention d'indemnisation que le médiateur doit proposer aux parties à la délibération préalable de la commission de médiation censée assister le médiateur dans sa tâche |
Adopté |
||||||||||
|
M. REICHARDT,
|
61 |
Droit au recours contre la décision d'homologation de l'accord de médiation |
Adopté |
||||||||||
|
Mme COHEN |
473 |
Extension du champ de l'action de groupe en santé, notamment aux dommages matériels et moraux |
Rejeté |
||||||||||
|
Mme COHEN |
470 |
Intérêt à agir dans le cadre d'une action de groupe des « personnes », et non pas seulement des « usagers du système de santé » |
Rejeté |
||||||||||
|
Mme COHEN |
471 |
Suppression du filtre de l'association et ouverture du champ de l'action de groupe à toute personne ayant un intérêt à agir |
Rejeté |
||||||||||
|
M. REICHARDT,
|
62 |
Réserver au juge ayant statué sur la responsabilité la charge de se prononcer sur la réparation individuelle des préjudices |
Adopté |
||||||||||
|
Mme COHEN |
472 |
Coordination avec la suppression du filtre de l'association |
Rejeté |
||||||||||
|
M. REICHARDT,
|
63 |
Interdiction d'une nouvelle action de groupe si elle porte sur les mêmes manquements, mais aussi sur la réparation des mêmes préjudices |
Adopté |
||||||||||
|
Mme COHEN |
474 |
Suppression du filtre de l'association et ouverture du champ de l'action de groupe à toute personne ayant un intérêt à agir |
Rejeté |
||||||||||
|
Article additionnel après l'article 45 |
|||||||||||||
|
M. BARBIER |
14 |
Remise en cause, s'agissant de la responsabilité du fait des produits de santé défectueux, de l'exonération du producteur reposant sur le risque de développement |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
191 |
Remise en cause, s'agissant de la responsabilité du fait des produits de santé défectueux, de l'exonération du producteur reposant sur le risque de développement |
Rejeté |
||||||||||
|
Mme ARCHIMBAUD |
192 |
Instauration d'une présomption d'imputabilité dans le cas d'un dommage résultant d'un produit de santé défectueux lorsque des études épidémiologiques ou de pharmacovigilance établissent suffisamment que la prise du produit en cause entraîne le risque de réalisation du dommage, ou lorsque le producteur du produit en notifie le risque dans la présentation du produit |
Rejeté |
||||||||||
|
Article 46
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
436 |
Coordination avec d'autres dispositions du projet de loi |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
437 |
Précision juridique |
Adopté |
||||||||||
|
M. REICHARDT,
|
64 |
Précision juridique |
Satisfait ou sans objet |
||||||||||
|
M. REICHARDT,
|
65 |
Coordination entre deux articles du projet de loi |
Satisfait ou sans objet |
||||||||||
|
Article additionnel avant l'article 46 bis |
|||||||||||||
|
Mme ARCHIMBAUD |
190 |
Rapport annuel au Parlement et au Gouvernement par la commission de suivi de la convention Aeras |
Rejeté |
||||||||||
|
Article 46
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
438 |
Suppression de la disposition prévoyant la fixation par la convention Aeras du montant maximal des majorations et de la nature des exclusions de garantie |
Adopté |
||||||||||
|
M. ROCHE |
116 |
Extension du droit à l'oubli aux donneurs et receveurs d'organes |
Retiré |
||||||||||
|
Mme MICOULEAU |
87 |
Définition de l'âge en dessous duquel le droit à l'oubli s'exerce au bout de cinq ans |
Retiré |
||||||||||
|
Article 46
ter
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
439 |
Suppression de l'article |
Adopté |
||||||||||
|
M. REICHARDT,
|
66 |
Suppression de l'article |
Adopté |
||||||||||
|
M. GRAND |
142 |
Suppression de l'article |
Adopté |
||||||||||
|
M. BARBIER |
18 |
Exigence de l'accord des deux titulaires de l'autorité parentale pour un prélèvement d'organes sur un mineur |
Satisfait ou sans objet |
||||||||||
|
M. BARBIER |
17 |
Précision relative à l'expression de l'opposition au don d'organe |
Satisfait ou sans objet |
||||||||||
|
Article 47
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
451 |
Caractère irréversible de l'anonymisation du dossier de santé mis à la disposition du public |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
452 |
Sécurisation des conditions méthodologiques de l'anonymisation des dossiers mis à la disposition du public |
Adopté |
||||||||||
|
M. REICHARDT,
|
67 |
Rédactionnel |
Adopté |
||||||||||
|
Mme ARCHIMBAUD |
249 |
Intégration des représentants des élus de collectivités locales engagés sur les questions de santé au sein de l'Institut national des données de santé |
Rejeté |
||||||||||
|
M. CIGOLOTTI |
7 |
Contribution du système national des données de santé à la définition, à la mise en oeuvre et à l'évaluation des politiques de santé et de protection sociale. |
Rejeté |
||||||||||
|
M. REICHARDT,
|
68 |
Elargissement des finalités interdites aux traitements effectués sur les données de santé à caractère personnel pour couvrir différents types de mésusages, comme la promotion commerciale de produits ou de services de santé auprès des usagers du système de santé |
Adopté |
||||||||||
|
M. REICHARDT,
|
69 |
Extension de l'obligation de passer par un intermédiaire pour accéder à des données de santé à caractère personnel à tous les organismes susceptibles de faire un usage commercial ou économique du produit des recherches |
Adopté |
||||||||||
|
M. REICHARDT,
|
70 |
Modalités techniques de mise à disposition des données rendant impossibles l'enregistrement et la conservation de celles-ci |
Adopté |
||||||||||
|
M. REICHARDT,
|
71 |
Effectivité du droit d'opposition de chacun à ce que ses données personnelles fassent l'objet d'un traitement dans le cadre de la mise à disposition de ces données en faveur d'un tiers |
Adopté |
||||||||||
|
M. REICHARDT,
|
77 |
Précision sur le fait que les modifications introduites à l'article 8 de la loi Informatique et liberté portent uniquement sur l' open data en santé |
Adopté |
||||||||||
|
M. REICHARDT,
|
72 |
Coordination |
Adopté |
||||||||||
|
M. REICHARDT,
|
73 |
Maintien du principe d'une autorisation pour l'accès aux données en cas d'urgence, en raccourcissant le délai de traitement par la Cnil à 48 heures (au lieu de deux mois) |
Adopté |
||||||||||
|
M. REICHARDT,
|
74 |
Exclusion du NIR du champ des autorisations de traitement qui peuvent être données à des entreprises privées par la Cnil |
Adopté |
||||||||||
|
M. REICHARDT,
|
75 |
Coordination entre les compétences du comité d'expertise et du comité de protection des personnes |
Adopté |
||||||||||
|
M. REICHARDT,
|
76 |
Renforcement des conditions de mise à disposition des données échantillonnées |
Adopté |
||||||||||
|
Article additionnel après l'article 47 |
|||||||||||||
|
Mme ARCHIMBAUD |
196 |
Publicité du prix effectif des médicaments payé par l'assurance maladie |
Rejeté |
||||||||||
|
M. COMMEINHES |
307 |
Publicité des informations transmises par les entreprises au CEPS |
Rejeté |
||||||||||
|
Article 48
|
|||||||||||||
|
M. LONGEOT |
80 |
Inclusion des sages-femmes dans la liste des professions qui se voient garantir le droit syndical par le présent article |
Rejeté |
||||||||||
|
Article 50
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
440 |
Suppression de l'habilitation à modifier par ordonnance les règles de constitution et de gestion des groupements de coopération sanitaire |
Adopté |
||||||||||
|
Article additionnel après l'article 50 bis |
|||||||||||||
|
Mme IMBERT |
282 |
Stockage des produits de plasma dans les pharmacies à usage intérieur |
Rejeté |
||||||||||
|
Article 51
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
441 |
Suppression de l'habilitation à modifier la terminologie du code de la santé publique |
Adopté |
||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
442 |
Suppression de l'habilitation à réformer l'accès aux soins de premier recours |
Adopté |
||||||||||
|
M. GRAND |
107 |
Habilitation à prendre par ordonnance des mesures permettant de moderniser la distribution en gros du médicament |
Irrecevable (AUT) |
||||||||||
|
Mme MICOULEAU |
85 |
Habilitation à prendre par ordonnance des mesures visant à donner aux structures associatives mobiles de soins dentaires le statut de centres de santé |
Irrecevable (AUT) |
||||||||||
|
Article 51
ter
|
|||||||||||||
|
Mme MICOULEAU |
83 |
Suppression de la possibilité pour les manipulateurs d'électroradiologie médicale, d'aider à réaliser, sous l'autorité technique d'un pharmacien, des actes de radiopharmacie |
Retiré |
||||||||||
|
Article 51
quater
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
443 |
Suppression de la possibilité pour les centres de santé de faire de la publicité sur leur activité |
Adopté |
||||||||||
|
Mme GATEL |
267 |
Création d'un statut de centre mobile de santé bucco-dentaire pour les structures associatives mobiles de soins dentaires |
Retiré |
||||||||||
|
Article 51
septies
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
444 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 52
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
445 |
Rédactionnel |
Adopté |
||||||||||
|
Article 53
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
446 |
Suppression de trois habilitations dont celle relative aux recherches biomédicales |
Adopté |
||||||||||
|
Article 56
bis
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
447 |
Suppression de l'article |
Adopté |
||||||||||
|
Article 58
|
|||||||||||||
|
Mmes DEROCHE et DOINEAU, M. MILON, rapporteurs |
448 |
Coordination juridique |
Adopté |
||||||||||
LISTE
DES PERSONNES AUDITIONNÉES
PAR LES RAPPORTEURS
__________
Mercredi 20 mai 2015
•
Table ronde des syndicats de
médecins
- Confédération des syndicats
médicaux de France
(CSMF)
Jean-Paul Ortiz
,
président, et
Pierre Levy
, secrétaire
général
- Fédération des médecins de
France
(FMF)
Benoit Feger
,
Claude
Bronner
et
Corinne Le Sauder
,
vice-présidents
- Syndicat des Médecins
généralistes
(MG France)
Claude
Leicher
, président, et
Gilles Urbejtel
,
trésorier
- Le Bloc
Rémi Pellet
,
Jean Marty
,
Jérôme Vert
et
Xavier Beauchamp
- Le syndicat des médecins
libéraux
(SML)
Eric Henry
,
président, et
William Joubert
, secrétaire
général
Mardi 26 mai 2015
• Table ronde des fédérations
hospitalières
- Fédération des établissements
hospitaliers et d'aide à la personne
(Fehap)
Yves-Jean Dupuis
, directeur général,
et
David Causse
, coordonnateur du pôle santé
- Fédération hospitalière de
France
(FHF)
Gérard Vincent
,
délégué général, et
Cédric
Arcos
, directeur de cabinet
• Le Défenseur des droits
Jacques Toubon , Défenseur des droits, Loïc Ricour , chef du pôle santé, Rachel Moutier , coordinatrice juridique - santé, Vanessa Pideri , chargée de mission promotion des droits des usagers des services publics et réforme, et France de Saint-Martin , attachée parlementaire
•
Haut Conseil de la santé
publique
(HCSP)
Roger Salamon , président, et Régine Lefait-Robin , secrétaire générale
•
Conseil national de l'ordre des
pharmaciens
Isabelle Adenot , présidente, Jean-Charles Rochard , secrétaire général, et Alain Delgutte , président du conseil central de la section A
•
Conférence nationale de
santé
(CNS)
Bernadette Devictor , présidente
•
Fédération nationale des
observatoires régionaux de la santé
(Fnors)
André Ochoa , président, et Alain Trujeon , administrateur
•
Groupe de travail sur l'évolution de
certaines compétences médicales
Yves Matillon
Mercredi 27 mai 2015
•
Conseil national de l'ordre des
médecins
(Cnom)
Patrick Bouet , président, Jacques Lucas , vice-président, et Alain Rousselot , président de la commission des relations médecins-industrie
•
Direction générale de l'offre
de soins
(DGOS)
Jean Debeaupuis , directeur général, Samuel Pratmarty , sous-directeur de la régulation de l'offre de soins, Gaël Raimbault , adjoint au sous-directeur du pilotage de la performance des acteurs de l'offre de soins, et Guy Boudet
•
Direction de la sécurité
sociale
(DSS)
Thomas Fatome , directeur, et Géraldine Duverneuil , chef du bureau de la couverture maladie universelle et prestations de santé
•
Caisse nationale d'assurance
maladie
(Cnam)
Nicolas Revel , directeur général, Mathilde Lignot-Leloup , directrice de la Direction déléguée à la gestion et à l'organisation des soins, et Véronika Levendof , responsable du Département juridique
•
Haute Autorité de
santé
(HAS)
Jean-Luc Harousseau , président, et Dominique Maigne , directeur
Jeudi 28 mai 2015
•
Fonds d'indemnisation des victimes de
l'amiante
(Fiva)
Agnès Plassart , directrice
•
Association nationale de défense des
victimes de l'amiante
(Andeva)
Michel Parigot , vice-président, François Desriaux , vice-président, Marie-José Voisin , trésorière, et Alain Bobbio , secrétaire national
•
Syndicat français des
spécialistes en orthodontie
(SFSO)
Clémence Jonquet et Guillaume Albert
• Table ronde sur la santé au
travail
- Syndicat général des médecins et des professionnels des services de santé au travail (SGMPSST)
Bernard Salengro, expert confédéral
- Syndicat national des professionnels de la santé au travail (SNPST)
Jean-Michel Sterdyniak, secrétaire général, et Gilles Arnaud , membre du bureau national
- Direction des risques professionnels de la caisse nationale d'assurance maladie des travailleurs salariés
Marine Jeantet, directrice
•
Table ronde des étudiants en
médecine
- Association nationale des étudiants en médecine de France (ANEMF)
Sébastien Foucher , président, et François-Antoine Casciani , vice-président
- Intersyndicale nationale autonome représentative des internes de médecine générale (ISNAR-IMG)
Pierre-Antoine Moinard , président
- Syndicat national des jeunes médecins généralistes
Théo Combes , président
- Regroupement autonome des généralistes jeunes installés et remplaçants (ReAGJIR)
Charline Boissy , porte-parole, et Yannick Schmitt , trésorier
•
Syndicat national de l'orthopédie
française
(Snof)
Jacques Fecherolle , président, Guy Capron , secrétaire général, Nathalie Balducci-Michelon , déléguée générale adjointe, et Marielle Dufaure-Laruade , déléguée générale de l'Union des podo-orthésistes de France (Upodef)
•
Conseil national de l'Ordre des
pédicures-podologues
(CNOPP)
Eric Prou , président, et Olga Ackerman , consultante
•
Conseil national de l'ordre des
masseurs-kinésithérapeutes
Pascale Mathieu , présidente, Jean-François Dumas , secrétaire général, et Thibault Bousquet , consultant
Lundi 1 er juin 2015
•
Fédération nationale des
associations d'aides-soignants
(Fnaas)
Arlette Schuhler , présidente, et Tchernet Louis
•
Groupe de travail sur le tiers
payant
Anne-Marie Brocas, présidente du Haut Conseil pour l'avenir de l'assurance maladie
•
Groupe de travail sur l'organisation des
soins de proximité dans les territoires
Jean-François Thébaut , membre du collège de la Haute Autorité de santé (HAS)
•
Agence nationale de sécurité
sanitaire de l'alimentation, de l'environnement et du travail
(Anses)
Marc Mortureux , directeur général, Jean-Nicolas Ormsby , directeur adjoint, santé-environnement, et Alima Marie , directrice de l'information, de la communication et du dialogue
Mardi 2 juin 2015
•
Direction générale de la
santé
(DGS)
Benoît Vallet , directeur général, Frédéric Seval , chargé de la division des affaires juridiques, et Caroline Paul , chef du bureau EA1 «Environnement extérieur et produits chimiques»
•
UFC Que choisir
Matthieu Escot , chargé des dossiers santé, et Cédric Musso , directeur l'action politique
•
Rose magazine
Céline Lis-Raoux , directrice générale, et Isabelle Huet-Dusollier , chargée des problématiques assurancielles
•
Agence nationale de sécurité
du médicament et des produits de santé
(ANSM)
François Hébert , directeur général adjoint chargé des opérations, et Carole Le Saulnier , directrice des affaires juridiques et réglementaires
•
Conseil national de l'ordre des
sages-femmes
Marie Josée Keller , présidente, Marianne Benoit Truong Canh , vice-présidente, et Jean-Marc Delahaye , chargé des relations institutionnelles
•
Conseil national de l'ordre des
chirurgiens-dentistes
Christian Couzinou , président, Myriam Garnier , secrétaire général, et Paul Samak , vice-président
Mercredi 3 juin 2015
•
Groupe de travail sur les liens entre
médecins spécialistes, cliniques privées lucratives et
service public hospitalier
Jean Debeaupuis , directeur général de l'offre de soins (DGOS)
•
Groupe de travail sur le rôle de la
médecine spécialisée libérale
Yves Decalf , ancien président de la commission de hiérarchisation des actes et prestations des médecins
•
Table ronde des présidents de
commissions médicales d'établissement
Christian Muller (CME-CHS), Guy Moulin (CME-CHU), Sylvie Peron et Thierry Godeau (CME-CH)
Jeudi 4 juin 2015
•
Direction générale des
douanes
et droits indirects
Hélène Crocquevieille , directrice générale, Corinne Cleostrate , sous-directrice des droits indirects, Jean-Paul Balzamo , sous-directeur des affaires juridiques, du contentieux, des contrôles et de la lutte contre la fraude, et Laurence Jaclard , chargée des relations institutionnelles ; Michel Giraudet , adjoint au chef de bureau à la direction de la législation fiscale (DLF)
•
Ordre des avocats de Paris
Louis Degos et Joshua Adel , délégués du bâtonnier aux affaires publiques
•
François Bourdillon
,
directeur général de l'Institut de veille sanitaire (InVS),
directeur général par intérim de l'Institut national de
prévention et d'éducation pour la santé (Inpes) et
préfigurateur de l'Institut de prévention, de veille et
d'intervention en santé publique
•
Institut national du cancer
(INCa)
Thierry Breton , directeur général, et Chantal Bélorgey , directrice des recommandations, du médicament et de la qualité de l'expertise
•
Commission européenne, direction
générale de la santé et de la sécurité
alimentaire
Anna-Eva Ampelas et Dominik Schnichels
•
Confédération des buralistes
de France
Pascal Montredon , président, Jean-Paul Vaslin , directeur général, et Jean-Luc Renaud , secrétaire général
•
Industriels du tabac
- Philip Morris France
Amancio Sampaio , président directeur général, Antoine Lefranc , directeur des affaires publiques, et Samuel Baroukh , responsable des affaires publiques
- British american Tobacco France
Sandrine Lesperat , directeur des affaires publiques, et Laurent Clermidy , directeur-adjoint
- Imperial Tobacco Seita
Axel Gietz , directeur, et Eric Sensi , directeur corporate France
- Japan Tobacco International
Daniel Sciamma , président, et Benoît Bas , directeur corporate affairs
•
OFT conseil
Joseph Osman , président
•
Haut Conseil des professions
paramédicales
(HCPP)
Dominique Acker , présidente
•
Secrétariat général
des affaires européennes
(SGAE)
Jean-François Bourdais , chef du secteur travail, emploi, politique sociale, santé (TESC), et Claire Zemp-Ricchiuto , adjointe au chef du secteur TESC
Lundi 8 juin 2015
•
Table ronde
- Avenir hospitalier
Nicole Smolski , présidente, et François Braun , président de SAMU Urgences de France
- Coordination médicale hospitalière (CMH)
Thévenin Didier , membre du bureau et président du SNRMH, et Rémy Couderc , secrétaire général
- Confédération des praticiens des hôpitaux (CPH)
Jacques Trevidic , secrétaire général, et Marc Bétremieux
- Intersyndicat national des praticiens hospitaliers (INPH)
Rachel Bocher , présidente, Michel Triantafyllou et Alain Jacob
- Syndicat national des médecins,
chirurgiens, spécialistes et biologistes des hôpitaux publics
(SNAM-HP)
Sadek Beloucif
, président, et
Christophe Segouin
, secrétaire général
•
Audition commune
- Fédération nationale des centres de santé (FNCS)
Richard Lopez et Jean-Yves Lefeuvre, délégué général
- Union syndicale des médecins de centres de santé (USMCS)
Frédéric Villebrun, secrétaire général, et Alain Beaupin, membre du bureau
Mardi 9 juin 2015
• Audition commune
- Union des syndicats de pharmaciens d'officine (Uspo)
Marie-Josée Augé-Caumon et Bénédicte Bertholom
- Fédération des syndicats pharmaceutiques de France (FSPF)
Jocelyne Wittevrongel et Philippe Besset , vice-présidents
• Audition commune
- Organisation nationale syndicale des sages-femmes (ONSSF)
Elisabeth Tarraga, secrétaire générale, et Adrien Gantois, membre
- Union nationale et syndicale des sages-femmes (UNSSF)
Marie-Anne Poumaer , présidente, et Catherine Lewicki
•
Table ronde
- Fédération nationale des associations d'usagers en psychiatrie (Fnapsy)
Claude Finkelstein , présidente, et Karim Khair , responsable communication
- Union nationale des amis et familles de personnes malades et/ou handicapées psychiques (Unafam)
Michel Girard , vice-président
- Union nationale Groupe d'entraide mutuelle (GEM) France
Maïté Arthur , présidente
- Cercle de réflexion et de proposition d'actions sur la psychiatrie (CRPA)
André Bitton , président, et Yaël Frydman , secrétaire
- France dépression
Nathalie Maunoury , vice-présidente, et Lamia Jemaâ , présidente
- Association Advocacy-France
Florence Leroy, vice-présidente, Claude Deutsch, administrateur et conseiller scientifique, et Claude Ethuin, administrateur
- Association française de personnes souffrant de troubles obsessionnels et compulsifs (Aftoc)
Michèle Mestre, vice-présidente
- Schizo ? oui !
Marie-Agnès Letrouit et Patrick Pajot
• Conseil national des barreaux
Florent Loyseau de Grandmaison , vice-président de la commission Libertés et droits de l'homme, Anne-Laure Hélène des Ylouses , membre des commissions Textes et Egalité, et Géraldine Cavaillé , chef du pôle juridique
Mercredi 10 juin 2015
• Table ronde sur l'organisation des soins
psychiatriques
- Jean-Luc Roelandt , psychiatre
- Conférence des présidents de commissions médicales d'établissements de centres hospitaliers spécialisés (CMECHS)
Christian Müller , président, Pierre Thomas, président du collège national des universitaires de psychiatrie et Bernard Granger, président du syndicat universitaire de psychiatrie
- Collectif des 39 contre la nuit sécuritaire
Serge Klopp, cadre infirmier
- Association des établissements participant au service public de santé mentale (Adesm)
M. Joseph Alos , président
•
Table ronde des représentants des
personnels soignants en psychiatrie
- Syndicat des psychiatres d'exercice public (SPEP)
Michel Triantafyllou, président
- Intersyndicale de défense de la psychiatrie publique (IDEPP)
Gilles Vidon , trésorier
- Syndicat des psychiatres des hôpitaux (SPH)
Marc Bétremieux, président, et Jean-Pierre Salvarelli , membre du bureau national
- Coordination nationale infirmière (CNI) - Collectif psychiatrie
Danièle Hengen
•
Ligue contre le cancer
Jacqueline Godet , présidente
• Institut de recherche et documentation en
économie de la santé
(Irdes)
Laure Com-Ruelle , directrice de recherche
• AFM Téléthon
Christophe Duguet , directeur des affaires publiques
• Les entreprises du
médicament
(Leem)
Philippe Lamoureux , directeur général, Blandine Fauran , directrice des affaires juridiques, et Muriel Carroll , directrice des affaires publiques
• Chambre syndicale de la répartition
pharmaceutique
(CSRP)
Joaquim Fausto Ferreira , président, Hubert Olivier , trésorier, et Emmanuel Déchin , délégué général
Jeudi 11 juin 2015
•
Syndicat national des boissons
rafraîchissantes
(SNBR)
Béatrice Adam , déléguée générale, Thierry Gaillard , président d'Orangina Schweppes France et Elsa Chantereau , responsable des affaires publiques de Coca-Cola
•
Table ronde
- Alliance contre le tabac (ACT)
Clémence Cagnat, directrice
- Comité national contre le tabagisme (CNCT)
Emmanuelle Béguinot , directrice
- Droits des Non-Fumeurs , (DNF)
Gérard Audureau , président
•
Laurent Houdart
, avocat au barreau de
Paris, et
Dominique Larose,
juriste
• Serge Hercberg,
épidémiologiste de la nutrition
•
Table ronde
sur la nutrition
et la santé
- Fédération nationale des entreprises du commerce et de la distribution (FCD)
Jacques Creyssel
,
délégué général,
Emilie
Tafournel
, responsable qualité, et
Fabienne
Prouvost
, directrice de la communication et des affaires publiques
- Association nationale des industries alimentaires (Ania)
Catherine Chapalain, directeur général, et Alexis Degouy, directeur des affaires publiques
- Syndicat français de la nutrition spécialisée (SFNS)
Jean-Loup Allain , secrétaire général, Thierry Marchal-Beck, responsable des affaires publiques et Delphine de Kesling, responsable des affaires publiques réglementaires de Blédina
•
Institut de recherches scientifiques sur les
boissons
(Ireb)
Marie Choquet, présidente du comité scientifique, et Nicole Leymarie , directrice
• Table ronde sur les pratiques
addictives
- Mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca)
Danièle Jourdain-Menninger , présidente, et Gilles Lecoq , délégué
- Observatoire Français des drogues et des toxicomanies (OFDT)
François Beck, directeur, et Christophe Palle, conseiller scientifique
- Inserm
Geneviève Chêne , directrice de l'institut thématique multi-organismes (ITMO) de santé publique
• Table ronde sur les pratiques
addictives
- Fédération Addiction
Jean-Pierre Couteron, président, et Nathalie Latour , déléguée générale
- Association française pour la réduction des risques liés aux usages de drogues (AFR)
Marie Debrus , présidente, et Olivier Maguet, responsable du plaidoyer
• Association nationale de prévention en
alcoologie et addictologie
(Anpaa)
Alain Rigaud, président, et Bernard Basset, secrétaire général adjoint
Lundi 15 juin 2015
•
Table ronde
- Association des paralysés de France
(APF)
Pascale Ribes
, vice-présidente, et
Amaëlle Penon
, conseillère nationale santé
et médico-sociale
- Union nationale des associations de parents, de
personnes handicapées mentales et de leurs amis
(Unapei)
Thierry Nouvel
, directeur
général, et
Aude Bourden
, responsable du service
travail, éducation et politiques publiques de santé
- Fédération nationale des
associations gestionnaires au service des personnes handicapées et des
personnes fragiles
(Fegapei)
Muriel Vidalenc
- Handidactique
Pascal Jacob
,
président
•
Table ronde
- Conseil national du Sida
(CNS)
Patrick Yeni
, président, et
Laurent Geffroy
, rapporteur
- Aides
Fabrice Pilorgé
,
chargé de mission démocratie sanitaire et plaidoyer
- Act Up-Paris
Laure Pora
,
présidente
- SOS Hépatites
Hélène
Delaquaize
, responsable réduction des risques
Mardi 16 juin 2015
• Agence de la biomédecine
Anne Courreges , directrice générale, et Karim Laouabdia-Sellami , directeur général adjoint chargé de la politique médicale et scientifique
• Fédération française pour
le don du sang bénévole
Roger Praile , président fédéral, Bernard Dalion , secrétaire fédéral, et Michel Monseillier , administrateur fédéral
• Fédération des associations pour
le don d'organes et de tissus humains
Pierre Noir , vice-président national
Jeudi 18 juin 2015
• Etablissement français du sang
(EFS)
- François Toujas , président, Nicolas Bondonneau , directeur général délégué à la stratégie, risques et relations extérieures, et Pierre Tiberghien , directeur général délégué à la médecine, recherche et innovation
• Table ronde sur l'accès aux
soins
- Collectif interassociatif sur la santé
(CISS)
Christian Saout
, secrétaire
général délégué,
et
Sylvain Fernandez-Curiel
, chargé de mission
santé
- Médecins du Monde
Delphine
Fanget
, chargée de projet,
Jeanine Rochefort
,
déléguée régionale Ile-de-France, et
Léa Cicchelero
, chargée de production
- Observatoire national de la pauvreté et de
l'exclusion sociale
(Onpes)
Michel Legros
- Fédération nationale des
associations d'accueil et de réinsertion sociale
(Fnars)
Marion Quach-Hong
, chargée
de mission « santé et études »
- Fédération des samu
sociaux
Christine Laconde
, directrice générale du
sSmu social de Paris
•
Table ronde Permanence de soins
ambulatoires
- Garde médicale de Paris
Alain
Parent
, président,
Dominique Monchicourt
,
vice-président, et
Colette Fortier
, directrice
administrative
- SOS Médecins
Dominique Ringard
,
président, et
Serge Smaja
, secrétaire
général
- Urgences médicales de Paris
Jean-Marc
Boné
• Table ronde sur la prévention en milieu
scolaire et l'accès à la contraception
- Direction générale de l'enseignement
scolaire
(DGESCO)
Véronique Gaste
, chef du
bureau de la santé, de l'action sociale et de la
sécurité
- Syndicat national autonome des médecins
de l'éducation nationale
(Snamspen)
Dominique
Aguir
, secrétaire générale adjointe
- Association française pour la contraception
(AFC)
Jeunes
Véronique Le Ralle
,
responsable
- Syndicat national des infirmiers éducateurs
en santé de l'éducation nationale
(SNIES-UNSA-Education)
Brigitte Accart
et
Caroline Jean
- Syndicat national des médecins scolaires et
universitaires
(SNMSU-UNSA)
Jocelyne Grousset
,
secrétaire générale
- Syndicat national des infirmiers conseillers de la
santé
(SNICS)
Béatrice Gaultier
,
co-secrétaire générale, et
Carole
Pourvendier
, membre du bureau national
- Mouvement pour le planning familial
Catherine
Kapusta-Palmer
, membre du bureau national
• Antonio Casilli
, sociologue,
coordonnateur du projet Anamia et co-auteur du rapport financé par
l'agence nationale de la recherche (ANR) sur l'anorexie
• Table ronde sur le tiers-payant et
l'assurance complémentaire
- Fédération nationale de la
Mutualité française
(FNMF)
Emmanuel
Roux
, directeur général,
Jean-Martin Cohen
Solal
, délégué général,
Christophe Lapierre
, directeur du département
systèmes d'information de santé,
et
Isabelle Millet-Caurier
, directrice des affaires publiques
- Centre technique des institutions de prévoyance (CTIP)
Jean-Paul Lacam , délégué général, Evelyne Guillet , directrice santé, et Miriana Clerc , directrice communication et relations extérieures
- Fédération française des sociétés d'assurance (FFSA)
Véronique Cazals , directrice santé, Anne-Marie Berger , directrice informatique santé, et Jean-Paul Laborde , directeur des affaires parlementaires
Mercredi 23 juin 2015
•
Table ronde des infirmiers
- Coordination nationale infirmière
(CNI)
Nathalie Depoire
, présidente, et
Eric
Audouy
, vice-président
- Syndicat national des infirmiers et
infirmières libéraux
(SNIIL)
Annick
Touba
, présidente nationale, et
John Pinte
,
vice-président
- Syndicat National des Professionnels
Infirmiers
(SNPI)
Thierry Amouroux
,
secrétaire général, et
Carmen Blasco
,
secrétaire générale adjointe
- Collège infirmier français
(CIF)
Sébastien Colson
, membre
- Fédération nationale des
étudiants en soins infirmiers
(FNESI)
Lisa
Cann
, présidente
Jeudi 25 juin 2015
•
Institut des données de
santé
(IDS)
Christian Babusiaux
,
président, et
Richard Decottignies
, directeur
•
Fédération nationale des
établissements d'hospitalisation à domicile
(Fnehad)
Elisabeth Hubert
, ancien ministre,
présidente, et
Eric Ginesy
,
délégué général
Lundi 29 juin 2015
•
Union nationale des caisses d'assurance
maladie
(Uncam)
William Gardey
, président
du conseil
•
Table ronde des syndicats
dentaires
- Confédération nationale des
syndicats dentaires
(CNSD)
Catherine
Mojaïsky
, présidente, et
Jean-Yves
Yvernogeau
, directeur des services
- Syndicat national des chirurgiens-dentistes de
centres de santé
(SNCDCS)
Dominique
Jasseron
, présidente, et
Fabien Cohen
,
secrétaire général
- Syndicat des femmes chirurgiens-dentistes
(SFCD)
Nathalie Delphin
, vice-présidente,
Isabelle Morille
, secrétaire adjointe, et
Nathalie Ferrand
, présidente de la commission
éco-responsabilité
•
Groupe de travail sur la place du
médecin généraliste et du médecin traitant
et l'amélioration du parcours des patients en ville
Pierre-Louis
Druais
, président du collège de la médecine
générale
Mardi 30 juin 2015
•
Office national d'indemnisation des accidents
médicaux, des affections iatrogènes et des infections
nosocomiales
(Oniam)
Erik Rance
, directeur
•
Ordre national des infirmiers
Didier Borniche
, président du conseil
national,
Marilyne Pecnard
, secrétaire adjointe du
bureau, et
Yann de Kerguenec
, directeur
•
Comité technique des
vaccinations
Daniel Floret
, président
•
Table ronde sur la radiopharmacie
- Association nationale des préparateurs en
pharmacie hospitalière
(ANPPH)
David
Authier
, président,
Myriam Merlet
,
vice-présidente, et
Alexandra Gautier
,
secrétaire
- Syndicat national des radiopharmaciens
(SNRPH)
Denis Malzac
, président
- Société française de
radiopharmacie
(Sofra)
Damien Bruel
,
vice-président, et
Nathalie Rizzo-Padoin
, membre du
bureau
- Comité de liaison des centres de formation
des préparateurs en pharmacie hospitalière
(CLCFPPH)
Cyril Leclerc et Cyril Bossenauer
•
Table ronde sur la radiologie
- Association française du personnel
paramédical d'électroradiologie
(AFPPE)
Fabien Voix
, président national, et
Joël Comte
, vice-président en charge de la
formation
- Fédération nationale des
médecins radiologues
(FNMR)
Jean-Philippe
Masson
, président, et
Wilfrid Vincent
,
délégué général
- Institut de radioprotection et de
sûreté nucléaire
(IRSN)
Jacques
Repussard
, directeur général,
Cécile
Etard
, chef de l'unité d'expertise en radioprotection
médicale, et
Audrey Lebeau-Livé
, chargée
des relations parlementaires
- Société française de
médecine nucléaire et imagerie moléculaire
(SFMN)
Patrick Bourguet
- Collège des enseignants en radiologie
français
(CERF)
Alain Rahmouni
,
vice-président du comité d'harmonisation des centres de
formation
Mercredi 1 er juillet 2015
•
Association des professionnels de santé
exerçant en prison
(APSEP)
Damien Mauillon
,
président, et
Fadi Meroueh
, vice-président
•
Fédération hospitalière
privée
(FHP)
Lamine Gharbi
,
président, et
Béatrice Noëllec
, responsable
des relations institutionnelles
•
Table ronde des signataires de la convention
Aeras « droit à l'oubli »
- Fédération française des
sociétés d'assurances
(FFSA)
Xavier
Larnaudie-Eiffel
, président du comité de vie,
G
illes Cossic
, directeur des assurances de personnes,
Agnès Canarelli
, sous-directrice, et
Jean-Paul
Laborde
, directeur des affaires parlementaires
- Groupement des entreprises mutuelles
d'assurance
(GEMA)
Sophie
Crémière-Bouxin
, collaboratrice de la responsable des
affaires juridiques, institutionnelles et européennes
- Fédération nationale de la
mutualité française
(FNMF)
Christophe
Ollivier
, responsable du pôle accompagnement des entreprises
mutualistes, et
Christophe Rondel
, responsable du
département des relations institutionnelles
•
Etablissement de préparation et de
réponse aux urgences sanitaires
(Eprus)
Marc
Meunier
, directeur général
•
Institution nationale des invalides
(INI)
Jack Dorol
, médecin général
inspecteur, directeur de l'INI
Jeudi 2 juillet 2015
•
Table ronde
open data
des acteurs
privés
- UFC Que choisir
Matthieu
Escot
, chargé des dossiers santé, et
Karine de
Crescenzo
, directrice des relations institutionnelles
- Les entreprises des systèmes d'information
sanitaires et sociaux
(Lesiss)
Yannick Motel
,
délégué général
- Syntec
numérique
Christophe Richard
,
co-président, et
Marie-Hélène Royer
,
co-présidente
- La Mutualité
française
Jean Martin Cohen Solal
,
délégué général,
Agnès
Bocognano
, directrice déléguée santé, et
Anne-Laure Chazeau
, responsable du pôle d'influence
nationale
•
Table ronde des institutionnels du secteur de
la santé
- Inspection générale des affaires
sociales
(Igas)
Pierre-Louis Bras
- Direction de la recherche, des études, de
l'évaluation et des statistiques
(Drees)
Franck von
Lennep
, directeur, et
André Loth
,
administrateur général
- Caisse nationale d'assurance maladie
(Cnamts)
Claude Gissot
, directeur de la stratégie,
des études et des statistiques
- Agence technique de l'information sur
l'hospitalisation
(Atih)
Housseyni Holla
,
directeur
•
Table ronde sur l'accès aux
données de santé
- Mission Etalab
Henri
Verdier
, directeur d'Etalab, administrateur général des
données
- Commission nationale de l'informatique et des
libertés
(Cnil)
Edouard Geffray
,
secrétaire général,
Délia
Rahal-Löfskog
, chef du service santé, et
Tiphaine
Inglebert
, conseillère pour les questions institutionnelles et
parlementaires
- Didier Sicard , président du comité d'experts de l'Institut des données de santé
- Comité consultatif sur le traitement de
l'information en matière de recherche
(CCTIRS)
Jean-Louis Serre
, président
Mardi 7 juillet 2015
•
Service de santé des
armées
(SSA)
Jean-Marc Debonne
, directeur
central, médecin général des armées,
Rémi Mesemaecker
, médecin
général inspecteur, et
Valérie Denux
,
médecin en chef
•
Fondation Greffe de
Vie
Jean-Pierre Scotti
, président
•
Syndicat des
biologistes
François Blanchecotte
,
président
•
Syndicat national des scientifiques
hospitaliers
(SNSH)
Emmanuel Florentin
,
président national, et
Gaël Belliot
,
secrétaire général national
•
Conférence nationale des
présidents de commission médicale d'établissement de
l'hospitalisation privée
Jean-Luc Baron
, président,
et
Jean-Marie Vinas,
cabinet Hâ-Hâ &
associés
•
Pierre-Henri Brechat
, professeur de
santé publique, et
Bernard Schmitt
, directeur
régional du service médical Ile de France
•
Union des Opticiens
(UDO)
Catherine de la Boulaye
, présidente,
Jean-François Marinacce
, vice-président, et
Nicolas Raynal
, responsable du pôle conseil
•
Intersyndicale des psychomotriciens
Franck Lemonnier
et
Nicolas Raynal
Mercredi 8 juillet 2015
•
Collège des directeurs
généraux des agences régionales de santé
(ARS)
Jean-Yves Grall
,
président,
directeur général de l'ARS
Nord-Pas-de-Calais
Jeudi 9 juillet 2015
•
Association Indépendante des
utilisateurs de cigarette électronique
(Aiduce)
Brice Lepoutre
, président,
Alan
Depaw
, vice-président, et
Philippe Presles
,
membre du conseil scientifique
•
Vin et
société
Audrey Bourolleau
,
déléguée générale, et
Timothé
de Romance
, directeur associé en charge des relations
institutionnelles
•
Brasseurs de
France
François Loos
, président,
Pascal Chevremont
, délégué
général, et
Layla Rahhou
, directrice adjointe du
cabinet Rivington
•
Syndicat national des
dermatologues-vénéréologues
Luc
Sulimovic
, président,
Claudine Blanchet Bardon, et
Emmanuel Ruimy
, responsable des affaires publiques
AMENDEMENTS NON ADOPTÉS PAR LA COMMISSION
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-1 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 2
Alinéa 10
Après les mots " Les élèves bénéficient également d'actions de promotion de la santé constituant un parcours éducatif de santé conduit conformément au dernier alinéa du II de l'article L. 121-4-1. "
ajouter la phrase : "Ce parcours éducatif en santé doit faire l'objet d'une concertation entre les organismes scolaires concernés et les collectivités locales pour une meilleure cohérence des actions ".
OBJET
Le titre premier de la loi affirme la politique de prévention en insistant sur l'éducation à la santé dans les écoles. Son article 2 établit que la promotion de la santé " est conduite dans tous les établissements d'enseignement [...] par les autorités académiques en lien avec les agences régionales de santé et en lien avec les collectivités territoriales et les organismes d'assurance maladie concernés" . Il faut donc préciser dans cet article la nécessaire articulation des établissements scolaires et des collectivités locales sur le plan de prévention et promotion de la santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-2 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
Après les articles " L. 1411-11 et L. 1411-12"
insérer les mots : "d'élus locaux acteurs de la prévention et de la promotion de la santé,"
OBJET
Au regard de la situation alarmante dans certains territoires en termes d'offre de soin, de nombreuses communes jouent un rôle essentiel
dans la prévention et l'action médico-sociale et sociale, aussi elle sont des parties intégrantes du "parcours de santé" et il est important que les élus
locaux soient pleinement associés aux Communautés professionnelles territoriales de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-3 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 12
Ajouter la phrase " Le diagnostic territorial et le contrat territorial de santé sont élaborés et conclus en concertation avec les collectivités locales du territoire, qui peuvent les mettre en oeuvre par les Contrats locaux de santé qu'elles signent avec l'ARS" .
OBJET
Les communautés professionnelles territoriales de santé regroupent les professionnels de santé pour concourir à la structuration des parcours de santé. Les CPTS sont constituées par les professionnels de santé mais face à la situation alarmante de certains territoires en termes d'offre de soin, il est essentiel d'intégrer les collectivités locales du territoires dans l'élaboration et la mise en place des Contrat Territoriaux de Santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-4 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 12 TER (NOUVEAU)
Alinéa 9
Après les mots : " après concertation avec les acteurs"
insérer les mots : " et les élus des collecticités locales"
OBJET
L'article 12 ter institue le pacte territoire santé , avec pour objectif "l'amélioration de l'accès aux soins de proximité en tout point du territoire". La "politique de la ville" y est mentionnée comme pouvant être affectée par ce pacte. Dès lors, les maires doivent avoir leur place à la table des négociaitons de ce pacte, au delà de leurs représentants dans les conseils territoriaux de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-5 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 27
Alinéa 23
Ajouter la phrase : "Les collectivités territoriales participent à la gouvernance des groupements hospitaliers de territoires. Elles sont étroitement associées à la définition de leurs stratégies afin de garantir le meilleur accès aux soins et la prise en compte des problématiques de santé dans les politiques locales".
OBJET
L'ambition du projet de loi est de mieux ancrer l'hôpital dans son territoire mais pour bien prendre en compte les spécificités du territoire sur lequel les Groupements hospitaliers agissent, la gouvernance des Etablissements publics de santé en partenariat avec les ARS doit mieux associer les collectivités territoriales et leurs élus.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-6 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 27
Alinéa 21
Après les mots l'ensemble des établissements parties au groupement"
ajouter les mots : "ainsi que des représentants des élus locaux" .
OBJET
Il est essentiel d'intégrer les représentants des élus locaux du territoire dans le Comité stratégique du Groupement hospitalier de territoire.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-7 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 47
Alinéa 20
Compléter la phrase par les mots : " y compris celles conduites par les collectivités locales ".
OBJET
Les évaluations des politiques de santé et de protection sociale conduites par les collectivités locales doivent être prises en compte dans les bases de données du futur Institut national des données de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-8 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 27
Alinéa 6
Ajouter la phrase : "L'élaboration de ce projet associe en amont les élus locaux du territoire concerné".
OBJET
Il est important de renforcer l'obligation de territorialisation du projet médical des établissements publics de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-9 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
8 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 1ER
Alinéa 21
Après les mots : "l'Union nationale des professionnels de santé"
ajouter les mots : "les représentants des collectivités locales en charge des questions de santé"
OBJET
L'article 1er donne une définition de la santé. L'alinéa 21 établit la liste des acteurs amenés à penser les réformes en la matières, les élus locaux en charge des questions de santé doivent être intégrés à cette concertation préalable.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-12 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
9 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 9
Supprimer cet article.
OBJET
L'article 9 prévoit la mise en place, à titre expérimental, de salles de consommation de moindre risque (SCMR), plus communément appelées salles de shoot. C'est en totale contacdiction avec les différentes politiques de lutte contre les toxicomanies menées en France depuis de nombreuses années. Par ailleurs, de nombreux rapports sur les expérimentations qui ont lieu à l'étranger montrent que ces salles entretiennent la dépendance aux drogues au lieu d'aider les gens à s'en débarrasser.
Pour ces raisons, il est proposé de supprimer cet article.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-14 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
9 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 45
Insérer un article additionnel ainsi rédigé :
A la fin de l'article 1386-12 du code civil, remplacer les mots « ou par les produits issus de celui-ci »
par les mots « par les produits issus de celui-ci ou par un produit de santé à usage humain »
OBJET
La directive européenne (85/274/CEE) transposée en droit par la loi du 18 mai 1998, fonde la responsabilité des fabricants de produits de santé sur les articles 1286-1 et suivants du code civil pour les produits mis en circulation après le 20 mai 1998.
Lors d'une recherche en responsabilité le fabricant peut toujours s'exonérer de celle-ci en se fondant sur « l'exonération pour risque de développement » telle qu'elle est prévue par la directive. Le fabricant doit démontrer que l'état des connaissances scientifiques et techniques ne permettait pas de déceler le défaut du produit au moment de la mise sur le marché.
Cette cause d'exonération connaît des exceptions précisées à l'article 1386-12 du code civil. En particulier lorsque « le dommage a été causé par un élément du corps humain ou par les produits issus de celui-ci ».
L'amendement vise à élargir l'exception à l'exonération de responsabilité pour risque de développement aux produits de santé à usage humain comme le permet la directive. Chaque Etat peut, par dérogation à l'article 7 point e), maintenir ou, sous réserve de la procédure définie au §2 du présent article, prévoir dans sa législation que le producteur est responsable même s'il prouve que l'état des connaissances au moment de la mise sur le marché ne permettait pas de déceler l'existence d'un défaut .
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-15 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
9 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 37
Alinéa 2
Supprimer cet alinéa
OBJET
Cet alinéa va créer une insécurité juridique pour les chercheurs académiques notamment en oncologie sachant qu'il est redondant avec l'article 1121-16.1 non encore en application concernant la fourniture gratuite des produits faisant l'objet d'une recherche en n'établissant pas de distinction en fonction de la finalité de chaque recherche et ainsi les groupes académiques ne pourraient plus avoir accès aux produits nécessaires à leur recherche.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-16 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
9 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 37
Alinéa 4
Supprimer cet alinéa
OBJET
La plupart des groupes de recherche dans les établissements publics ont crée des associations à but non lucratifs pour que les ressources procurées par ces recherches ne tombent pas dans le budget général de l'établissement et permettent de rémunérer des chercheurs de recherche clinique ou du personnel de laboratoire, voire du matériel nécessaire à la poursuite des travaux. L'alinéa 4 supprimerait cette possibilité.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-17 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
10 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 46 TER (NOUVEAU)
Alinéa 3
Rédiger ainsi cet alinéa :
Ce prélèvement peut être pratiqué sur une personne majeure dès lors qu'elle n'a pas fait connaître son refus d'un tel prélèvement soit par un document signé de sa main présenté par un de ses proches, soit par l'inscription sur un registre national automatisé prévu à cet effet. Ce refus étant révocable à tout moment. Le refus pourra être partiel notamment concernant les parties visibles.
OBJET
L'existence d'un registre national du refus du don d'organe est ignoré par beaucoup de personnes, mais certaines ont pu écrire leur volonté et les proches peuvent en avoir connaissance par la présence d'un document dans les papiers personnels de la personne décédée. Il est important que cette volonté puisse être respectée.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-18 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
10 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 46 TER (NOUVEAU)
Après le I. de cet article, insérer un alinéa ainsi rédigé :
... - Le 2ème alinéa de l'article L. 1232-2 du code de la santé publique est supprimé.
OBJET
Dans le cas très particulier du prélèvement d'organes sur mineur, il ne peut être envisagé qu'un seul des titulaires de l'autorité parentale prenne la décision seule. Tout doit être mis en oeuvre pour obtenir l'accord des deux.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-19 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
10 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CORNU, Mme DESEYNE et M. de MONTGOLFIER
_________________
ARTICLE 5 QUINQUIES E (NOUVEAU)
Rédiger ainsi cet article :
« Art. L. 1151-7 - I. - Le présent article est applicable aux appareils émettant des rayonnements ultra-violets destinés à exercer une action de bronzage sur la peau, à des fins esthétiques, dénommés « appareils de bronzage ».
II. - Les appareils de bronzage ne peuvent être mis à la disposition du public que sous la surveillance directe d'une personne titulaire d'une attestation de reconnaissance de qualification pour l'activité de « conseiller en bronzage ».
L'objet, la durée et le contenu, en particulier sanitaire, de la formation des conseillers en bronzage, ainsi que les personnes responsables de la formation et les auteurs de l'attestation, sont précisés par décret.
L'attestation de reconnaissance de qualification est valide cinq ans.
III - Le conseiller en bronzage doit, par tous moyens :
- conseiller le consommateur de façon objective, en le sensibilisant notamment aux risques possibles pour la santé d'une exposition aux rayonnements ultra-violets ;
- l'informer sur les pratiques appropriés en matière d'exposition aux rayonnements ultra-violets naturels ou artificiels, et notamment sur les précautions à prendre avant une exposition ;
- le conseiller de manière individualisée sur son type de peau et définir un programme de bronzage personnalisé.
IV. - Les offres par abonnement de mise à disposition illimitée au public d'un appareil de bronzage sont interdites, de même que les publicités pour ce type d'offres.
Il est interdit de mettre un appareil de bronzage à la disposition d'une personne âgée de moins de dix-huit ans. Le conseiller en bronzage peut exiger que l'intéressé établisse la preuve de sa majorité, notamment par la production d'une pièce d'identité.
V. - Un décret en Conseil d'État, pris en application des articles L. 221-1 et L. 221-3 du code de la consommation, fixe :
- les catégories d'appareils de bronzage qui peuvent être utilisés à des fins esthétiques et leurs spécifications techniques ;
- le régime de déclaration des appareils de bronzage ;
- les modalités d'information et d'avertissement de l'utilisateur d'un appareil de bronzage sur les dangers liés à son utilisation ;
- les modalités de contrôle de l'appareil et de l'établissement dans lequel il est mis à disposition du public.
Un arrêté du ministre chargé de l'environnement fixe les conditions de récupération, de destruction et de mise au rebut des appareils de bronzage mentionnés au présent article.
VI. - Le non-respect des interdictions prévues au IV est puni d'une amende de 7 500 euros.
Le fait de se rendre coupable de l'infraction prévue au IV en ayant été condamné depuis moins de cinq ans pour une telle infraction est puni d'un an d'emprisonnement et de 15 000 euros d'amende.
Les personnes morales coupables de l'infraction prévue au II et au IV encourent les peines complémentaires prévues aux 2°, 4°, 8° et 9° de l'article 131-39 du code pénal.
VII. - Le II du présent article entre en vigueur le premier jour du douzième mois suivant la date de publication du décret mentionné au troisième alinéa, et au plus tard le 1 er juin 2017.
OBJET
Le présent amendement vise à sécuriser les pratiques du métier, en introduisant des obligations renforcées de contrôle, au travers notamment de l'interdiction de l'accès aux mineurs et l'interdiction des offres illimitées pour les prestations de bronzage. Il est important de rappeler que l'activité à visée esthétique de bronzage en cabine a fait l'objet de réglementations successives en France, qui sont parmi les plus rigoureuses d'Europe. De plus, l'activité est génératrice de 21 000 emplois, d'une population principalement jeune (18-25 ans), peu qualifiée et davantage vulnérable sur le marché du travail.
Cet amendement vise donc également à renforcer les obligations de formation de ce personnel des cabines de bronzage. A cet égard, il s'inspire de la norme européenne sur la formation des conseillers en bronzage en cabine, adoptée le 27 décembre 2013 par le Comité Européen de Normalisation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-20 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
10 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CORNU, Mme DESEYNE et M. de MONTGOLFIER
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 30
Après l'article L. 1151-3 du Code de la santé publique, il est inséré un article L. 1151-4 ainsi rédigé :
« Les personnes qualifiées pour exercer la profession d'esthéticien peuvent pratiquer les actes à visée esthétique d'épilation, de rajeunissement et d'amincissement. Les actes peuvent être réalisés soit manuellement, soit à l'aide d'un produit cosmétique ou d'un appareil à visée esthétique.
Toutefois, les actes à visée esthétique avancés ne peuvent être pratiqués que par des personnes qualifiées titulaires d'un diplôme de niveau IV ou supérieur et ayant validé une formation complémentaire définie dans les conditions prévues à l'article L. 1151-2. La liste desdits actes avancés est fixée par décret.
L'usage du laser est interdit aux esthéticiens. »
Après l'article L. 1151-3 du Code de la santé publique, il est inséré un article L. 1151-5 ainsi rédigé :
« Les esthéticiens exerçant à titre libéral ainsi que toute personne morale proposant des activités à visée esthétique non médicales ou paramédicales sont tenus de souscrire une assurance destinée à les garantir pour leur responsabilité civile professionnelle. »
Après l'article L. 1151-3 du Code de la santé publique, il est inséré un article L. 1151-6 ainsi rédigé :
« Les esthéticiens sont soumis à une obligation de formation continue annuelle d'au moins 21 heures »
OBJET
Depuis ces 20 dernières années, la profession d'esthéticienne n'a cessé de s'améliorer, tant en termes de qualification que de qualité des pratiques. Ainsi, à côté du traditionnel CAP, un nombre croissant de professionnels est titulaire d'un Brevet Professionnel, voire d'un BTS. Le secteur s'est également organisé et a pris l'initiative de mettre en place une norme Afnor, qui prévoit des exigences d'accueil, de qualité de service, de compétences, de sécurité et d'hygiène.
Pourtant, l'esthéticienne reste très contestée dans son rôle de professionnel de la beauté et du bien-être. D'aucuns souhaiteraient même la remplacer par le médecin, ce qui apparaît totalement aberrant dans le contexte de désertification médicale que connaît notre pays.
Le présent amendement poursuit un double objectif. D'une part, clarifier la situation, en précisant quels types d'actes les esthéticiennes sont autorisées à pratiquer ; d'autre part, sécuriser les pratiques, en introduisant des obligations renforcées de formation et d'assurance.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-23 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
au nom de la commission du développement durable
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 12 TER (NOUVEAU)
Insérer un article additionnel ainsi rédigé :
Le chapitre II du titre III du livre VI de la troisième partie du code de l'éducation est ainsi modifié :
1° Le premier alinéa de l'article L. 632-1 est complété par les mots : « et les former à l'exercice de la médecine ambulatoire, en favorisant leur immersion précoce dans un environnement professionnel. »
2° Après le premier alinéa de l'article L. 632-2, il est inséré un alinéa ainsi rédigé :
« La validation du deuxième cycle des études médicales est subordonnée à la réalisation d'un stage d'initiation à la médecine générale. Un arrêté du ministre chargé de l'enseignement supérieur et du ministre chargé de la santé en détermine les modalités et la durée, et précise les mesures visant à favoriser l'accueil des étudiants en stage d'initiation. »
OBJET
Chaque année, environ 25% des médecins diplômés d'une faculté française décident finalement, au terme d'un long cursus d'études, de ne pas s'inscrire au tableau de l'Ordre des médecins pour exercer d'autres professions, dans le journalisme ou l'administration par exemple, au détriment du soin. Ce sont autant d'années d'études coûteuses qui sont financées en pure perte par la société.
Pour éviter que les jeunes diplômés n'abandonnent leur vocation au bout de onze ou douze années d'études, il convient de leur permettre d'appréhender le plus tôt possible les contours de leur futur métier, par le biais d'une expérience de terrain. Les étudiants doivent être immergés en amont, bien avant d'effectuer leur choix de spécialisation, c'est-à-dire au cours du deuxième cycle (soit de la troisième à la sixième année d'études).
À l'heure actuelle, la France accuse un véritable retard en matière de professionnalisation des études de médecine. Des pays comme le Canada ou l'Estonie ont déjà complètement réorienté leurs mécanismes de formation vers l'immersion précoce en milieu professionnel. Ce modèle peut fonctionner en France : en Aveyron, considéré comme un département sous médicalisé, des initiatives d'immersion profonde dès la deuxième année d'études ont permis d'attirer 35 médecins dont 20 généralistes.
Par conséquent, cet amendement propose de renforcer la professionalisation des études de médecine en leur fixant explicitement pour objectif de former à l'exercice de la médecine ambulatoire (en complément de l'activité hospitalière) et de favoriser l'immersion précoce en environnement professionnel, ainsi qu'en rendant obligatoire la réalisation d'un stage d'initiation à la médecine générale au cours du deuxième cycle. Une telle évolution est à la fois positive pour les étudiants, qui seront confrontés le plus tôt possible à la réalité du métier qu'ils auront à exercer, pour les territoires, qui bénéficieront des effets d'entraînement liés à une immersion précoce, et pour les finances publiques, dans la mesure où elle réduira mécaniquement la part des études financées en pure perte.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-24 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
au nom de la commission du développement durable
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 12 TER (NOUVEAU)
Insérer un article additionnel ainsi rédigé :
Après l'article L. 4131-6 du code de la santé publique, il est inséré un article L. 4131-6-1 ainsi rédigé :
« Art. L. 4131-6-1. - Dans les zones, définies par les agences régionales de santé en concertation avec les organisations syndicales représentatives des médecins au plan national, dans lesquelles est constaté un fort excédent en matière d'offre de soins, le conventionnement à l'assurance maladie d'un médecin libéral ne peut intervenir qu'en concomitance avec la cessation d'activité libérale d'un médecin exerçant dans la même zone. Un décret en Conseil d'Etat fixe les modalités d'application de ces dispositions. »
OBJET
Cet amendement étend aux médecins un dispositif de régulation à l'installation analogue à ceux qui existent déjà pour la plupart des autres professionnels de santé, et qui ont largement fait leurs preuves.
Le dispositif le plus ancien concerne les pharmacies. Le mécanisme a été appliqué aux infirmiers en 2008 et pérennisé en 2011. Il a été étendu en 2012 aux masseurs-kinésithérapeutes, aux sages-femmes, aux chirurgiens-dentistes et aux orthophonistes. Le principe est celui de la liberté d'installation, mais si la zone est déjà sur-dotée, le nouveau venu ne peut bénéficier du régime de conventionnement.
Ce mécanisme complète utilement les dispositifs d'incitation à l'installation dans les zones sous dotées. Ce sont les deux piliers d'une même stratégie, qui ne peut fonctionner correctement si l'un vient à manquer.
En matière de lutte contre les déserts médicaux, il n'existe pas de recette miracle : il convient de mobiliser l'ensemble des solutions complémentaires qui fonctionnent. Le conventionnement sélectif renforcera d'autant la portée du pacte territoire-santé initié par le Gouvernement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-25 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
au nom de la commission du développement durable
_________________
ARTICLE 5 QUINQUIES E (NOUVEAU)
Rédiger ainsi cet article :
I. La vente, la mise à disposition à titre gratuit ou onéreux et l'utilisation d'appareils de bronzage, définis comme les appareils émettant des rayonnements ultra-violets destinés à exercer une action sur la peau à des fins esthétiques, sont interdites.
II. Le non-respect de l'interdiction prévue au I est puni d'une amende de 100 000 euros.
OBJET
Cet amendement vise à interdire les cabines UV.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-26 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes DEBRÉ et IMBERT, MM. SAVARY et CARDOUX, Mmes CAYEUX, CANAYER, DESEYNE, MICOULEAU et GRUNY, M. J. GAUTIER, Mme PROCACCIA, MM. MOUILLER, GILLES, CHASSEING, MORISSET et LEMOYNE, Mmes MORHET-RICHAUD et GIUDICELLI et M. CÉSAR
_________________
ARTICLE 5 DECIES (NOUVEAU)
Supprimer cet article
OBJET
La mise en place du paquet neutre pour les produits de tabac constitue une atteinte au droit de la propriété intellectuelle et comporte un risque d'augmentation substantielle de la vente et de la consommation de cigarettes contrefaites ou de contrebande.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-27 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 3
Dans le titre I du livre troisième de la deuxième partie du code de la santé publique, il est ajouté au chapitre III ainsi rédigé :
"Chapitre III
"Incitation à l'information préventive et à la contraception chez les mineurs
" Article L.2313-1 :
Sont mis en place :
1° des programmes d'information et de prévention à la contraception dans les collèges et lycées, intégrant les sages-femmes et les médecins, en collaboration avec le ministère de l'Education nationale ;
2° une consultation par une sage-femme ou un médecin généraliste axée sur l'information à la contraception chez le mineur dès 16 ans, associée à la prévention des infections sexuellement transmissibles et des conduites addictives.
3° une information ciblée, envoyée par la caisse d'assurance maladie, au mineur lors de l'envoi de la carte Sésam-Vitale, sur la possibilité de faire cette consultation auprès d'une sage-femme ou d'un médecin.
OBJET
Cette mesure vise à proposer une consultation par une sage femme chez la jeune fille dès 16 ans et par un médecin pour la jeune fille et/ou le jeune garçon dès 16 ans, axée sur l'information à la contraception, associée à la prévention des infections sexuellement transmissibles et des conduites addictives.
En France, 6,7% des jeunes âgés de 12 à 17 ans ont déjà eu recours une fois à l'interruption volontaire de grossesse.
Il est donc indispensable de mettre en place des actions de promotion de la santé à l'école et tout au long du parcours scolaire de l'enfant afin de simplifier et faciliter l'accès à la prévention et à la contraception pour l'enfant et l'adolescent. Cette mesure de santé publique doit contribuer à renforcer l'information des jeunes sur les pratiques à risques.
Cette disposition permettrait ainsi aux sages-femmes et médecins d'intervenir dans des actions d'éducation et de prévention auprès des jeunes, afin d'améliorer la prévention des cancers génitaux féminins, la prise en charge de la contraception par des consultations adaptées, la prévention et le dépistage des violences faites aux femmes et à leurs enfants.
Elle s'inscrit dans le cadre de l'éducation de la santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-30 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 16
Après l'alinéa 17, insérer l'alinéa suivant :
"c) Le sixième alinéa, devenu le huitième alinéa, est complété par les dispositions suivantes :
"Elles ne sont pas applicables également lorsqu'une patiente est adressée par une sage-femme à l'occasion des soins qu'il est amené à lui dispenser".
OBJET
Les sages-femmes, à l'occasion du suivi des grossesses, ou du suivi gynécologique de prévention et de contraception sont amenées à prescrire des examens afin, notamment, de dépister d'éventuelles situations pathologiques. Pour se faire, l'article L. 4151-4 du code de la santé publique rappelle que les sages-femmes peuvent prescrire tous les "examens strictement nécessaires à l'exercice de leur profession".
Cela dit, la loi de réforme de l'assurance maladie du 13 août 2004 a instauré un dispositif reposant sur le choix par chaque assuré ou ayant droit de 16 ans ou plus d'un médecin traitant dans le cadre d'un parcours de soins coordonnés.
Concrètement, si une patiente vient à consulter directement un médecin spécialiste, hormis un gynécologue obstétricien, sans passer préalablement par son médecin traitant, elle sera moins bien remboursée par l'Assurance maladie.
De ce fait, dans le cadre du bon suivi de la grossesse, ou du suivi gynécologique de prévention et de contraception lorsqu'une sage femme adresse sa patiente à un médecin spécialiste autre qu'un gynécologue, cette patiente devra, préalablement consulter son médecin traitant. A défaut, elle sera en effet moins bien remboursée par l'Assurance maladie de sa consultation de spécialiste et, en plus ne bénéficiera d'aucune prise en charge par le régime complémentaire d'assurance maladie, compte tenu du "contrat responsable" qu'aura conclu l'organisme dont elle dépend.
Les femmes ne doivent pas être pénalisées lorqu'elles sont orientées par une sage femme vers un médecin spécialiste. Les sages-femmes doivent pouvoir exercer dans le respect des recommandations professionnelles et de leurs obligations législatives et déontologiques. L'obligation d'adresser à un médecin en cas de situation pathologique (articles L.4151-1 et L. 4151-3 du CSP) ne concerne pas uniquement le médecin gynécologue ou généraliste.
L'amendmeent propose donc d'autoriser les femmes à s'adresser, sur prescription de leur sage-femme, à un médecin spécialiste, sans être pour autant pénalisée financièrement. Cette mesure, outre qu'elle constitue une amélioration dans le parcours de soins des femmes, présente une source d'économie pour la sécurité sociale dès lors que ces dernières ne seront plus tenues, comme aujourd'hui, ,de consulter leur médecin traitant pour obtenir la prescription d'examens que les sages-femmes sont déjà en mesure de prescrire. Ce qui engendre une double consultation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-31 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. BARBIER et LONGEOT
_________________
ARTICLE 14
Alinéa 6
Après les mots "ou un médecin", ajouter les mots "ou une sage-femme dans le cadre de sa compétence"
OBJET
Dans le parcours de santé périnatale ou génésique, la sage-femme est compétente au même titre que le médecin généraliste pour gérer un projet de santé et coordonner une équipe de soins.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-33 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. BARBIER et LONGEOT
_________________
ARTICLE 26
Alinéa 21
Après le mot "odontologistes", insérer les mots "des sages-femmes,"
OBJET
Cet amendement vise à rappeler que l'Etat doit participer aux dépenses exposées par les établissements de santé au titre de leurs activités de formation des sages-femmes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-35 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. BARBIER et LONGEOT
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 16
Au début du titre V du livre Ier de la quatrième partie du code de la santé publique, il est insérer un chapitre préliminaire ainsi rédigé :
Chapitre préliminaire
Participation des sages-femmes aux soins primaires :
Article L.4150-1 - La sage-femme participe à la prise en charge des soins primaires auprès des femmes et de leurs enfants. Les missions de la sage-femme sont notamment les suivantes :
1° Contribuer à l'offre de soins ambulatoires, en assurant la prévention, le dépistage et le diagnostic des pathologies ainsi que l'éducation pour la santé auprès des femmes et des enfants ;
2° Orienter ses patients, selon leurs besoins, dans le système de soins et le secteur médico-social ;
3° Assurer la surveillance et la prise en charge d'une situation pathologique en collaboration avec le médecin ainsi que la coordination des soins nécessaires à ces patients ;
4° S'assurer de la synthèse des informations transmises par les différents professionnels de santé ;
5° Contribuer aux actions de prévention et de dépistage ;
6° Contribuer à l'accueil et à la formation des étudiants en formation.
Ces missions peuvent aussi s'exercer dans les établissements de santé ou médico-sociaux.
L'exercice de la profession de sage-femme peut comporter également la participation aux consultations de planification familiale.
OBJET
Cet amendement vise à préciser par la loi la place des sages-femmes dans le système de santé et de définir une politique de santé autour de la prise en charge coordonnées de la santé des femmes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-36 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. BARBIER et LONGEOT
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 23
L'article L. 2122-1 du code de la santé publique est complété par un nouvel alinéa ainsi rédigé :
Un entretien prénatal précoce au cours du quatrième ou du cinquième mois de grossesse ainsi qu'un entretien postnatal réalisé au cours des deux premiers mois après l'accouchement est systématiquement proposé. Ces entretiens sont réalisés par une sage-femme ou un médecin.
OBJET
Cet amendement vise à ce que l'entretien prénatal précoce soit systèmatiquement proposé. Encore trop peu réalisé, il permet pourtant d'impliquer la femme enceinte et le couple dans une démarche de prévention, d'éducation et d'orientation et de favoriser une meilleure coordination des professionnels avant et après la naissance de l'enfant.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-37 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 30 QUATER (NOUVEAU)
Alinéas 3 et 7
Après les mots "après avis", insérer le mot "conforme"
OBJET
L'article 30 quater, introduit à l'Assemblée nationale par le Gouvernement, a pour objet de permettre de délivrer aux médecins étrangers venant se former en France une autorisation temporaire de plein exercice, dès lors qu'ils viennent dans le cadre d'accords bilatéraux. Cet amendement propose que l'avis du Conseil national de l'ordre compétent soit conforme.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-38 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 12 BIS (NOUVEAU)
Après le 8ème alinéa, insérer un alinéa ainsi rédigé :
« Les besoins de santé de la population sont pris en compte dans la constitution de la communauté professionnelle territoriale de santé. L'analyse de ces besoins de santé et la composition des communautés qui en résulte font l'objet d'une publication sur le site internet de l'Agence Régionale de Santé. »
OBJET
L'article 12 du projet de loi institue une communauté professionnelle territoriale de santé. Pour que le diagnostic territorial préalable à sa mise en oeuvre soit exhaustif, cet amendement propose de le compléter d'une évaluation des besoins de santé de la population, ce qui permettrait une détermination précise des objectifs concourant à l'amélioration de l'accessibilité, de la coordination et de la continuité de ces services de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-39 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 12 TER (NOUVEAU)
Après le 10ème alinéa, insérer un alinéa ainsi rédigé :
« Une publication, sur le site de l'Agence Régionale de Santé, du pacte territoire santé est obligatoire, visant à permettre aux établissements de santé publics et privés, aux structures médico-sociales, aux professions libérales de la santé et aux représentants d'associations d'usagers agréées de prendre connaissance des actions et des moyens financiers de ce pacte ».
OBJET
L'article 12 ter de la loi prévoit un pacte territoire santé. Dans un souci de transparence envers l'ensemble des acteurs de santé du territoire, ce pacte doit être accessible à tous via le site internet des ARS.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-40 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 21
Alinéa 3
compléter cet alinéa par la phrase suivante :
" et des organismes représentant les établissements de santé publics et privés, les professionnels libéraux de la santé et des associations d'usagers agréées."
OBJET
Ce service doit être un pôle de ressources pour les professionnels de santé, les établissements de santé publics et privés ainsi que pour les patients à l'instar de ce que l'on observe dans de nombreux pays. En outre, il doit être animé dans un esprit collaboratif entre les pouvoirs publics, les professionnels de santé et les représentants des usagers. C'est pour cela qu'il doit être accessible aux organismes qui les représentent.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-41 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 26
Alinéa 32
Supprimer cet alinéa
OBJET
Cet alinéa prévoit d'imposer aux cliniques privées le contrôle des honoraires des médecins. Or, un établissement de santé privé n'a aucun droit de contrôle sur les honoraires des médecins libéraux.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-42 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 26
Alinéa 32
Remplacer cet alinéa par un alinéa ainsi rédigé :
« 4° le respect du principe de l'efficience »
OBJET
amendement de repli.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-43 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 26
Après l'alinéa 32, insérer un alinéa ainsi rédigé :
« 5° L'accessibilité des soins. Cette obligation sera définie par un décret pris en Conseil d'Etat. »
OBJET
L'accessibilité des soins doit être une des composantes du Service Public Hospitalier.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-44 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 26
Alinéa 33
Supprimer cet alinéa
OBJET
Cet alinéa rend opposables les garanties du Service Public Hospitalier à des établissements de santé qui n'y participent pas nécessairement. Aussi, il est proposé de le supprimer.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-46 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 27 TER (NOUVEAU)
Supprimer cet article.
OBJET
Cet article vise à donner le pouvoir à la Cour des Comptes de contrôler les cliniques privées. Or, les comptes des cliniques sont certifiés par des commissaires aux comptes et transmis aux greffes des tribunaux de commerce. Aussi, il est proposé de supprimer cette disposition.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-47 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 31
IV.-L'article L. 4151-2 du même code est ainsi rédigé :
"Art. L. 4151-2.- Les sages femmes peuvent pratiquer les vaccinations de la femme et du nouveau-né.
"Elles peuvent pratiquer, en vue de protéger le nouveau né, les vaccinations des personnes qui vivent régulièrement dans son entourage, dans des conditions déterminées par décret. Ce décret détermine également les modalités selon lesquelles les sages-femmes transmettent au médecin traitant des ces personnes les informations relatives à ces vaccinations.
Dans le 1er alinéa et le 2ème alinéa, ajouter les mots "precrire et" avant "pratiquer" et dans le 2ème alinéa remplacer le mot "nouveau-né" par "nourrrisson"
OBJET
Ceci permet de mettre en conformité la législation avec les dispositions réglementaires existante, en effet, l'Arrêté du 4 février 2013 modifiant l'arrêté du 12 octobre 2011 fixe la liste des médicaments que peuvent prescrire les sages-femmes dont les vaccins sont partis. La sage-femme est une profession médicale et non une auxiliaire médicale exécutant juste un soin.
De plus, la période "nouveau né" étant défini comme les 28 premiers jours de vie, et la sage femme pouvant intervenir bien au delà de ces 28 jours auprès de la mère (consultation postnatale, rééducation postnatale) il n'est pas cohérent de limiter son champs d'action à 28j auprès de l'entourage de la mère et de l'enfant. Nous demandons que la phrase soit modifiée ainsi :
"Elles peuvent prescrire et pratiquer, en vue de protéger le nourrisson, les vaccinations des personnes qui vivent régulièrement dans son entourage...."
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-48 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 31
Après le IV, il est inséré de nouevlles dispositions ainsi rédigées :
"V. - L'aticle L.4151-4 du code d ela santé publique est ainsi rédigé :
" Article L.4151-4 - Les sages femmes peuvent prescrire l'ensemble des examens, des actes, des dispositifs médicaux et des médicaments nécessaires à l'exercice de leur profession."
OBJET
La profession de sage-femme a connu un net accroissement de ses compétences, mais largement encadré. De très restructif, le champ de compétence et de prescription des sages-femmes s'est ainsi largement étendu depuis le début des années 1980.
Cette évolution continue des compétences est toutefois encadrée par des textes législatifs et réglementaires qu'aucune autre profession médicale n'a à connaître.
L'exercice de la profession de sage-femme et, notamment, le droit de prescription sont en effet strictement encadrés. Ainsi, comme le précise l'article L.4151-4 du code de la santé publique, les sages-femmes peuvent prescrire des médicaments et dispositifs médicaux selon des listes établies par des arrêtés ministériels.
Les dispositions législatives actuelles, avec cette contrainte de listes de prescription rapidement obsolètes, constituent une entrave à l'exercice d'un praticien médical et au respect des règles déontologiques auquel est soumise la profession.
Le maintien de listes limitatives de médicaments et de dispositifs médicaux suscpetibles d'être prescrits par les sages-femmes représente un frein, notamment au regard des évolutions des connaissances médicales.
Il est à noter que tous les syndicats professionnels, sociétés savantes et associations de sages-femmes demandent la suppression des listes de prescriptions, à l'instar des chirurgiens-dentistes, autres professionnels médicaux, qui peuvent prescrire tout ce qui est nécessaire à l'exercice de leur compétence.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-50 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. REICHARDT
au nom de la commission des lois
_________________
ARTICLE 7
Alinéa 6, première phrase
Supprimer les mots :
et dans les départements dont la liste est fixée par arrêté du ministre chargé de la santé après avis du Haut Conseil de santé publique
OBJET
L'article 7 prévoit que dans certains départements, le personnel de structures de prévention et associatives pourront procéder à un « test rapide d'orientation diagnostic » (TROD) pour le dépistage de maladies infectieuses transmissibles sur un mineur sans avoir à recueillir le consentement de ses parents.
L'application de ce dispositif dans certains départements seulement pose des difficultés de nature constitutionnelle car elle constituerait une rupture d'égalité injustifiée dans le traitement de mineurs se trouvant pourtant dans des situations identiques. Dans certains départements ils pourraient bénéficier du dépistage sans le consentement de leurs parents alors que dans d'autres départements, cette possibilité ne leur serait pas offerte.
Cet amendement propose donc de supprimer cette limitation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-64 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. REICHARDT
au nom de la commission des lois
_________________
ARTICLE 46
1°Alinéa 3
Rédiger ainsi cet alinéa :
a) Après les mots : « ayants droit », sont insérés les mots : « , son partenaire lié par un pacte civil de solidarité ou son concubin » ;
2° Alinéa 10
Rédiger ainsi cet alinéa :
b) Après les mots : « ayants droit », sont insérés les mots : « , du partenaire lié par un pacte civil de solidarité ou du concubin » ;
3° Alinéa 12
Supprimer les mots :
héritiers et
et les mots :
le conjoint,
OBJET
Cet amendement supprime la mention du droit d'accès au dossier du défunt pour le conjoint et les héritiers dans la mesure où ils sont couverts par la référence aux « ayants droit ».
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-65 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. REICHARDT
au nom de la commission des lois
_________________
ARTICLE 46
Alinéa 6
Supprimer cet alinéa.
OBJET
Amendement de coordination. La correction de l'erreur de référence à laquelle procède cet alinéa a vocation à s'inscrire à l'article 2 bis qui modifie l'article L. 1111-5 du code de la santé publique dans lequel elle figure.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-78 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 31
A RETIRER :
"Art. L. 4151-2 du code de la santé publique, 3ème alinéa
"Un arrêté du ministre chargé de la santé fixe la liste des vaccinations mentionnées aux deux premiers alinéas."
Suppimer cette phrase.
OBJET
Ces dispositions législatives, avec la contrainte des listes de prescription rapidement obsolètes, constituent une entrave à l'exercice de la profession et au respect des règles déontologiques auxquelles est soumise la profession de sage-femme.
En effet, tous les syndicats professionnels, sociétés savantes et associations de sages-femmes demandent la suppression des listes de prescriptions, à l'instar des chirurgiens-dentistes, autres professionnels médicaux, qui peuvent prescrire tout ce qui est nécessaire à l'exercice de leur compétence.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-79 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 31
A retirer
III. - L'article L.4151-1 du même code est ainsi modifié ...
3° (nouveau) Après le même troisième alinéa, il est inséré un alinéa ainsi rédigé :
"Un décret en Conseil d'Etat détermine le contenu de la formation requise pour pratiquer des interruptions volontaires de grossesse par voie médicamenteurse; cet apprentissage est intégré à la formation initiale des sages-femmes."
Supprimer cette phrase du 3ème alinéa.
OBJET
Cela va à l'encontre des conditions de délivrance du diplôme de sage-femme diplôme qui est un diplôme d'université et non un diplôme de santé sous la tutelle des ARS et du ministère de la santé.
A ce jour les textes régissant l'ensemble des autres formations de santé (médecine, odontologie et pharmacie) sont des arrêtés ministériels.
Dans la mesure où la formation à l'IVG médicamenteuse est déjà stipulée dans l'arrêté du 11 avril 2013 en vue de la délivrance du diplôme d'état de sage-femme, il est inutile d'imposer un décret en conseil d'état qui régirait les contenus et les conditions de l'enseigenment en formation initiale pour l'IVG.
De plus, les sages femmes sont parfaitement formées à assurer le suivi de grossesse et le dépistage des pahologies dès le début de la grossesse que celle-ci soit poursuivie ou interrompue volontairement. Actuellement, lors du suivi des "grossesses jeunes"", les sages-femmes sont suceptibles de rencontrer des pathologies telles que la grossesse extra-utérine, la môle hydatiforme, la grossesse non évolutive (..etc) et donc se doivent de les orienter vers un médecin, etl qu'il est déjà prévu à l'article L.4151-3
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-80 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. LONGEOT
_________________
ARTICLE 48
" Section 1
" Droit syndical et critères de représentativité
"Art L.6156-1 - Le droit syndical est garanti aux personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé régis par le présent titre.
Ajouter le mot "maïeutiques, après "odontologistes"
Section 2
"Conseil supérieur des personnels médicaux, odontologistes et pharmaceutiques des établissements publics de santé" puis dans l'Art.L6156- Art. L 6156-5
Ajouter le mot "maëutiques, après "odontologistes"
OBJET
La profession de sages-femmes est systématiquement oubliée dans l'organigramme des établissements de santé.
Les sages femmes sont des professionnels médicaux au même titre que les médecins et les odontologistes. Puisque les sages-femmes sont gérées par la direction des affaires médicales, le droit syndical doit être également prévu pour les personnels en maïeutique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-81 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme LIENEMANN
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 35
Après l'article 35
Insérer l'article ainsi rédigé :
Après l'article L. 5111 4 du code de la santé publique, il est inséré un article L. 5111 5 ainsi rédigé :
« Art. L. 5111 5. - On entend par matériau antimicrobien tout matériau solide dont les propriétés intrinsèques permettent de détruire ou de ralentir la croissance d'agents microbiens mis au contact de sa surface. ».
OBJET
L'équipement d'établissements de santé avec des surfaces de contact antimicrobiennes se développe aujourd'hui partout dans le monde dans le cadre de la lutte contre les infections nosocomiales. Des études scientifiques ont en effet démontré que des matériaux antimicrobiens installés en tant que surfaces de contact dans des établissements de santé permettent de réduire de manière drastique le nombre d'infections nosocomiales constatées. En France, si certaines expérimentations sont actuellement développées, notre cadre législatif n'est pas adapté car il ne prévoit ni la possibilité d'attribuer des propriétés antimicrobiennes à des matériaux, ni aux autorités de santé de les étudier puis d'éventuellement en prescrire ou en recommander l'usage aux établissements de santé.
Le présent amendement a pour objectif de créer une définition des matériaux antimicrobiens afin de permettre leur reconnaissance, leur étude, leur prescription ou leur recommandation par les autorités de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-82 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme LIENEMANN
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 35
Après l'article 35
Insérer l'article suivant ainsi rédigé :
I. - L'État peut autoriser, pour une durée de trois ans et à titre expérimental, le financement par le fonds d'intervention régional mentionné à l'article L. 1435 8 du code de la santé publique d'éléments cuivrés dans les établissements de santé.
II. - Le Gouvernement remet au Parlement un rapport d'évaluation, au plus tard six mois avant la fin de l'expérimentation.
III. - Un décret en conseil d'État précise les modalités d'application du présent I.
OBJET
L'équipement d'établissements de santé avec des surfaces de contact antimicrobiennes se développe aujourd'hui partout dans le monde dans le cadre de la lutte contre les infections nosocomiales. Des études scientifiques ont en effet démontré que des matériaux antimicrobiens installés en tant que surfaces de contact dans des établissements de santé permettent de réduire de manière drastique le nombre d'infections nosocomiales constatées. En France, si certaines expérimentations sont actuellement développées, notre cadre législatif n'est pas adapté car il ne prévoit ni la possibilité d'attribuer des propriétés antimicrobiennes à des matériaux, ni aux autorités de santé de les étudier puis d'éventuellement en prescrire ou en recommander l'usage aux établissements de santé.
Le présent amendement a pour objectif de permettre le développement d'une expérimentation à grande échelle des surfaces de contact antimicrobiennes dans des établissements de santé, afin de mesurer leur contribution à la lutte contre les maladies nosocomiales et d'évaluer leur coût/bénéfice pour notre système de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-83 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes MICOULEAU et IMBERT, M. MÉDEVIELLE, Mmes DEROMEDI et DESEYNE, MM. CHATILLON, GRAND, COMMEINHES, MOUILLER, PELLEVAT, CHARON et CHASSEING, Mme MORHET-RICHAUD et M. LAMÉNIE
_________________
ARTICLE 51 TER (NOUVEAU)
Supprimer le dernier alinéa de l'article L 4351-1 du code de la santé publique :
« Le manipulateur d'électroradiologie médicale peut également, dans le cadre prévu à l'article L. 5126-5 et sous l'autorité technique d'un pharmacien, aider à réaliser les actes définis par décret en Conseil d'État, pris après avis de l'Académie nationale de pharmacie. »
OBJET
L'article L5126-5 du code de la santé publique stipule que le pharmacien peut se faire aider par des personnes autorisées au sens du titre IV du livre II de la partie IV (préparateurs en pharmacie) ainsi que par d'autres catégories de personnels spécialisés qui sont attachés à la pharmacie à usage intérieur à raison de leur compétence.
Comme le montrent leurs référentiels de compétences, d'activités et de formation, les manipulateurs d'électroradiologie médicale ne disposent d'aucune compétence dans le domaine de la pharmacie, notamment en matière de préparation de médicaments radiopharmaceutiques.
Il n'est pas justifié d'encourager leur recrutement pour réaliser ce type d'actes même sous l'autorité d'un pharmacien. Une telle mesure ne contribue pas à la qualité des pratiques et la sécurité des soins, mais présente un risque sanitaire pour les patients.
De plus, des préparateurs en pharmacie hospitalière sont formés depuis 2000 (Diplôme de préparateur en pharmacie hospitalière, plus de 4000 diplômés à ce jour) ; ils ont une compétence pour seconder le pharmacien chargé de la gérance de la pharmacie à usage intérieur ainsi que les pharmaciens qui l'assistent, en ce qui concerne la gestion, l'approvisionnement, la délivrance et la préparation des médicaments, y compris les médicaments radiopharmaceutiques, et des dispositifs médicaux stériles.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-84 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes MICOULEAU et IMBERT, M. MÉDEVIELLE, Mmes DESEYNE et DEROMEDI, MM. CHATILLON, COMMEINHES, GRAND, MOUILLER, PELLEVAT et CHASSEING, Mme MORHET-RICHAUD et M. LAMÉNIE
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 36
Insérer un article additionnel après l'article 36 visant à modifier le 2ème alinéa de l'article L. 4241-13 du code de la santé publique comme suit :
A compter du 1er janvier 2017, seuls les préparateurs en pharmacie hospitalière sont recrutés pour seconder le radiopharmacien en ce qui concerne l'approvisionnement, la détention, la gestion, la préparation et le contrôle des médicaments radiopharmaceutiques, générateurs, trousses et précurseurs ainsi que leur délivrance. Ils exercent leurs fonctions sous la responsabilité et le contrôle effectif d'un radiopharmacien.
OBJET
L'article L5126-5 du code de la santé publique stipule que le pharmacien peut se faire aider par des personnes autorisées au sens du titre IV du livre II de la partie IV (Professions de préparateur en pharmacie et de préparateur en pharmacie hospitalière). Par ailleurs, selon l'article L4241-13 du code de la santé publique, les préparateurs en pharmacie hospitalière sont autorisés à seconder le pharmacien chargé de la gérance de la pharmacie à usage intérieur ainsi que les pharmaciens qui l'assistent.
Contrairement au diplôme de préparateur en pharmacie, seul le diplôme de préparateur en pharmacie hospitalière permet de donner les compétences, principalement en terme de préparation des médicaments radiopharmaceutiques et de radioprotection, pour seconder le radiopharmacien ( pharmacien qui assure au sein d'une pharmacie à usage intérieur l'approvisionnement, la détention, la gestion, la préparation et le contrôle des médicaments radiopharmaceutiques, générateurs, trousses et précurseurs ainsi que leur dispensation - arrêté du 1 décembre 2003 ).
Il est donc justifié, pour optimiser la qualité des pratiques et la sécurité des soins, de n'autoriser que les personnes titulaires du diplôme de préparateur en pharmacie hospitalière à seconder le radiopharmacien (disposition à rendre applicable à partir du 1er janvier 2017).
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-85 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes MICOULEAU, GRUNY et DEROMEDI, MM. CHATILLON, COMMEINHES, GRAND, MOUILLER, PELLEVAT, B. FOURNIER, CHASSEING et MANDELLI, Mme MORHET-RICHAUD, M. LAMÉNIE et Mmes IMBERT et PROCACCIA
_________________
ARTICLE 51
Après l'alinéa 3° b) du III de l'article 51, insérer une phrase supplémentaire ainsi rédigée :
« Donner aux structures associatives « mobiles » de soins dentaires le statut de centre de santé afin de faciliter la prise en charge bucco-dentaire des personnes âgées en perte d'autonomie à domicile ou en EHPAD, notamment dans les zones de désertification médicale. »
OBJET
La situation d'exclusion du système de soins bucco-dentaires que connaissent les résidents des EHPAD et les personnes âgées en perte d'autonomie à domicile constitue un défi croissant de santé publique. Cette situation n'a pas à ce jour trouvé de solution satisfaisante.
Le transport médicalisé vers les dentistes libéraux, eux-mêmes très insuffisamment équipés en ce qui concerne l'accessibilité, constitue une pratique lourde et coûteuse pour la collectivité. Cela conduit ainsi à de trop nombreux renoncement aux soins.
En effet, plusieurs études montrent que 60 à 80 % des résidents en EHPAD souffrent d'un défaut de soins dentaires. 75% des résidents en EHPAD n'ont pas un état bucco-dentaire compatible avec une alimentation normale. Cette carence de soins engendre des hospitalisations liées aux conséquences pathologiques de la dénutrition (infections, chutes, fractures, etc.), et qui seraient pourtant évitables.
Pour y faire face, certaines structures associatives expérimentent différentes approches ayant pour objet de réaliser les soins dentaires au sein même des EHPAD ou à domicile. Dans ce cadre, les dentistes partenaires de ces initiatives sont des libéraux qui dédient à cette activité une partie de leur temps en dehors de leurs cabinets.
Toutefois, il apparaît que ces différentes initiatives sont difficilement reproductibles sur l'ensemble du territoire en raison de freins règlementaires et d'une démographie hétérogène des chirurgiens dentistes.
C'est pourquoi, la création d'un statut de « centre mobile de santé bucco-dentaire » permettrait une prise en charge adaptée des publics visés et une égalité d'accès aux soins pour tous.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-86 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes MICOULEAU, CAYEUX, DEROMEDI et DESEYNE, MM. CHATILLON, GRAND, COMMEINHES, MOUILLER, PELLEVAT et VIAL, Mme MORHET-RICHAUD et MM. LAMÉNIE et BUFFET
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 SEXIES (NOUVEAU)
Après l'article 11 sexies, insérer un article additionnel rédigé comme suit :
« Le Gouvernement remet au Parlement dans un délai de deux ans à compter de l'entrée en vigueur de la présente loi, un rapport sur la prévalence, la prévention, le dépistage et la prise en charge de la maladie coeliaque en France, et sur le niveau de connaissance des praticiens, et émet des recommandations de politique de santé publique en la matière. »
OBJET
La maladie coeliaque ou intolérance au gluten est une des maladies digestives les plus fréquentes, et toucherait même une personne sur 100 en France comme en Europe. Cette maladie provoque une atrophie villositaire à l'origine d'une mauvaise absorption des nutriments, en particulier du fer, du calcium et de l'acide folique, d'où l'apparition de carences qui peuvent être importantes.
Les connaissances sur la maladie ont progressé durant ces dix dernières années, mais il n'existe toujours aucun traitement médicamenteux capable de la guérir. L'unique solution pour les malades reste un régime alimentaire sans gluten, strict et à vie. L'exclusion du gluten (contenu dans les aliments à base de blé, de seigle et d'orge) est le souci quotidien des malades qui doivent être vigilants dans le choix des denrées alimentaires courantes, et faire face, au quotidien, à des dépenses alimentaires accrues et des démarches administratives conséquentes pour la prise en charge.
L'absence de diagnostic précoce et de prise en charge nutritionnelle adéquate engendre des pathologies (anémie, ostéoporose, lymphome...), qui pourraient facilement être prévenues, et également des coûts de santé significatifs. En raison notamment du surcoût engendré par le régime sans gluten et les difficultés de son suivi au quotidien, seulement 50% des malades adultes suivent correctement leur régime qui permet pourtant d'éviter des complications.
L'absence de données françaises sur la prévalence et d'un état des lieux, sur la connaissance de la maladie par les praticiens et la façon dont les malades font face au quotidien à la maladie, empêchent d'établir une politique de santé publique efficace en la matière. Cet amendement vise donc à établir dans un délai de deux ans un rapport faisant un état des lieux sur la maladie coeliaque en France et proposant des recommandations pour définir une politique de santé publique en la matière.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-87 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes MICOULEAU, GRUNY, DEBRÉ, DESEYNE, CAYEUX et DEROMEDI, MM. CHATILLON, GRAND, PELLEVAT, COMMEINHES, MOUILLER, B. FOURNIER, MAYET, CHARON, CHASSEING et MANDELLI, Mme MORHET-RICHAUD, M. LAMÉNIE et Mme PROCACCIA
_________________
ARTICLE 46 BIS (NOUVEAU)
Après la 1ère phrase de l'alinéa 2, insérer la phrase suivante :
« Pour toutes les pathologies cancéreuses survenues avant l'âge de 18 ans, ce délai ne peut pas excéder cinq ans. Au-delà de l'âge de 18 ans, les personnes malades des cancers qui présentent des « taux de survie » à cinq ans au moins égales ou supérieures à celle des enfants et des adolescents bénéficient du même délai ne pouvant excéder cinq ans. »
OBJET
Cet amendement propose d'étendre le droit à l'oubli à toutes les personnes guéries d'un cancer ayant le même taux de survie que les mineurs guéris d'un cancer, et dont la guérison est constatée dans un délai de 5 ans.
Lancé en 2014, le troisième plan cancer précise que ce n'est ni l'âge ni la durée qui doit prévaloir dans l'évaluation du risque, mais le « taux de survie ». Ce taux permet d'évaluer le risque pris par les organismes d'assurance et les banques au moment du prêt. L'Institut national du cancer (INCA) évalue le taux de survie pour les personnes guéries d'un cancer dans la publication Les cancers en France, Les Données .
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-88 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 1ER
Après l'alinéa 5, insérer l'alinéa suivant :
« Les associations d'usagers agréées par les agences régionales de santé, les établissements de santé publics et privés ainsi que les professions libérales du secteur sanitaire et social aident à la définition de cette politique de santé par le biais de la démocratie sanitaire. »
OBJET
Tous les acteurs de santé contribuent à la politique de santé.
La démocratie sanitaire est un élément essentiel de nature à permettre à l'ensemble des acteurs du système de santé de s'impliquer dans l'élaboration et la mise en oeuvre de la politique de santé et contribuent à sa vitalité en organisant la représentation des associations d'usagers agréées. Elle constitue ainsi un facteur de développement d'une réponse adaptée aux besoins de soins et contribue à éclairer l'État dans le pilotage du système de santé et la définition de sa politique.
A cet effet, faire vivre la démocratie sanitaire implique de :
développer la concertation et le débat public, améliorer la participation des acteurs de santé et des usagers du système de santé dans la gouvernance système à tous les niveaux, promouvoir les droits individuels et collectifs des usagers.La démocratie sanitaire concerne l'ensemble des acteurs parties prenantes du système de santé : usagers comme les professionnels. Elle doit donc impliquer les associations d'usagers agréées, les structures de santé publiques et privées et les professions libérales du secteur sanitaire et social.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-89 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 1ER
Après l'alinéa 5, insérer l'alinéa suivant :
« Les établissements de santé publics et privés et les professionnels de santé libéraux contribuent à la mise en oeuvre la politique de santé pour assurer l'équilibre de l'offre de soins dans les territoires. »
OBJET
Les établissements de santé publics et privés sont soumis à des autorisations sanitaires délivrées par les représentants de l'État. C'est sur l'ensemble de ces acteurs que l'État s'appuie pour mettre en oeuvre la politique de santé, qu'ils soient publics ou privés.
En rappelant l'association de tous les acteurs à la mise en oeuvre de la politique de santé, la loi renforce la cohésion du système de santé et favorise l'efficacité de la réponse aux besoins de santé de l'ensemble de la population, tout en garantissant la liberté de choix qui caractérise notre système de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-90 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 27
Compléter l'alinéa 5 par les mots :
« et n'a pas vocation à coordonner l'offre de soins des établissements de santé privés ».
OBJET
Le Groupement Hospitalier de Territoire à vocation à rationaliser l'action des établissements de santé publics. Son rôle n'est donc centré que sur l'offre de soins publique et ne peut pas avoir d'impact sur les établissements de santé privés.
Les établissements de santé privés souhaitent donc ne pas être soumis aux décisions des GHT et ne souhaite pas en subir l'impact territorial.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-91 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 35
À l'alinéa 5, après le mot :
« décret »,
insérer les mots :
« en Conseil d'État ».
OBJET
Comme tenu de la complexité de la mise en oeuvre de ce guide ou de ces listes ainsi que des nombreuses interrogations soulevées par cette disposition (mises à jour, etc) , il est souhaitable que le législateur renvoie à un décret en Conseil d'État pour la définition de ses modalités d'application.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-92 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 45
Supprimer cet article.
OBJET
Cet article instaure une action de groupe sur le modèle de celle qui a été adoptée dans le cadre de la loi sur la consommation, dans le secteur de la santé.
La transposition de ce mécanisme dans le secteur sanitaire n'apparaît pas pertinente et les auteurs de l'amendement considèrent qu'elle est contraire à l'esprit de la loi de 2002 qui a pourtant prouvé son efficacité. Elle a en effet mis en place un dispositif de conciliation et de règlement amiable des accidents médicaux et des infections nosocomiales qui reconnaît la possibilité d'indemniser des dommages non liés à une faute.
En effet, l'expérience montre que le temps des victimes d'affaires sanitaires n'est pas compatible avec le temps judiciaire qui est très long et que la mise en place privilégiée d'un système de médiation via les commissions de conciliation et d'indemnisation des accidents médicaux (CCI) est protecteur pour les victimes.
Au contraire ce mécanisme sur lequel nous n'avons aucun recul puisque la consommation a été votée trop récemment comporte un risque d'hyper judiciarisation des affaires sanitaires qui peut s'avérer contre-productive.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-93 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 42
Supprimer les alinéas 25 à 32.
OBJET
Ces alinéas autorisent le Gouvernement à prendre par ordonnance des mesures relevant du domaine de la loi d'amélioration et de simplification du système de santé visant à assouplir et simplifier, dans le respect de la sécurité sanitaire, la législation relative à l'Etablissement français du sang et à la transfusion sanguine.
Alors que la France est autosuffisante grâce aux produits sanguins issus du don éthique des donneurs de sang, plusieurs dispositions ont été adoptées, dans la LFSS pour 2015 et le projet de loi dit Macron, qui sont particulièrement inquiètantes pour la défense et la préservation du modèle éthique français.
Or, le principe d'indisponibilité du corps humain est une règle qui a inspiré toutes les lois de bioéthiques depuis 1994 auquel nous sommes tous profondément attachés. Il convient non seulement de le défendre mais également de le promouvoir à travers le monde.
Dans un contexte de marchandisation croissante des produits sanguins et labiles, il est impératif que le Parlement qui en est le garant et a toujours veillé à l'application de ce principe, ne soit pas dé-saisi de tout projet d'assouplissement et de simplification, par ailleurs nécessaire, de la législation relative à l'établissement français du sang et à la transfusion sanguine.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-94 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 5 QUINQUIES (NOUVEAU)
Substituer aux alinéas 5 à 15 les dix alinéas suivants :
« 1° Contenant un arôme caractérisant tel que défini à l'article 2 de la directive 2014/40/UE du Parlement européen et du Conseil du 3 avril 2014 relative au rapprochement des dispositions législatives, réglementaires et administratives des États membres en matière de fabrication, de présentation et de vente des produits du tabac et des produits annexes, et abrogeant la directive 2001/37/UE ;
« 2° Contenant des arômes dans l'un de leurs composants tels que les filtres, le papier, le conditionnement et les capsules, ou tout dispositif technique permettant de modifier l'odeur ou le goût des produits du tabac concernés ou leur intensité de combustion. Les filtres, le papier et les capsules ne doivent pas contenir de tabac, ni de nicotine ;
« 3° Contenant des vitamines ou autres additifs créant l'impression qu'un produit du tabac a des effets bénéfiques sur la santé ou que les risques qu'il présente pour la santé ont été réduits ;
« 4° Contenant de la caféine ou de la taurine ou d'autres additifs et stimulants associés à l'énergie et à la vitalité ;
« 5° Contenant des additifs qui confèrent des propriétés colorantes aux émissions ;
« 6° À fumer contenant des additifs qui facilitent l'inhalation ou l'absorption de nicotine ;
« 7° Contenant des additifs qui, sans combustion, ont des propriétés cancérogènes, mutagènes et toxiques pour la reproduction.
« Le 2° s'applique également aux papiers et aux filtres vendus, distribués ou offerts séparément.
« II. - Un décret précise les conditions d'application du présent article.
« Les dispositions du présent article entrent en vigueur le 20 mai 2016. En ce qui concerne les produits du tabac contenant un arôme caractérisant particulier, dont le volume des ventes à l'échelle de l'Union européenne représente 3 % ou plus dans une catégorie de produits du tabac déterminée, les dispositions du présent article s'appliquent à compter du 20 mai 2020. »
OBJET
Il s'agit d'un amendement rédactionnel.
Il permet en outre une transposition fidèle et complète de l'article 7 de la directive 2014/40/UE (la « Directive ») visant à interdire les arômes améliorant le goût de la fumée de tabac et rendant les produits du tabac plus attractifs pour les consommateurs. Ce dernier prévoit en outre un report de l'interdiction au 20 mai 2020 des produits du tabac contenant un arôme caractérisant particulier, dont le volume des ventes représente 3 % à l'échelle de l'Union européenne, à la date du 20 mai 2016 au plus tard, afin de permettre aux industriels de s'adapter d'ici cette échéance et d'obtenir une interdiction homogène de ces produits à l'échelle européenne.
L'objectif de la Directive est en effet de supprimer les obstacles à la libre circulation des produits du tabac conformes.
Les mesures nationales de transposition ne peuvent donc pas introduire des conditions supplémentaires, ni des exceptions ou dérogations non prévues par la Directive (et lorsque la directive réserve cette dernière possibilité, le texte de transposition doit en définir précisément le champ d'application et les modalités de contrôle).
Aussi, la non transposition fidèle et complète de l'article 7 de cette directive résulterait en une distorsion entre la France et les autres États Membres (notamment, frontaliers).
L'Allemagne, la Belgique, L'Italie et l'Espagne ayant confirmé récemment leur intention de transposer mot pour mot la Directive dans leur droit national, les fumeurs pourraient en effet continuer à y acheter dans des produits interdits en France au détriment de l'État (qui ne percevraient pas les taxes sur ces produits), des buralistes frontaliers déjà frappés de plein fouet par la multiplication de fermetures depuis ces dernières années faute d'harmonisation des règlementations européennes en matière de tabac et de la santé publique (ces produits seraient toujours disponibles aux fumeurs français).
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-95 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 26
Supprimer l'alinéa 32.
OBJET
Par cet alinéa, il est prévu d'imposer aux cliniques privées le contrôle des honoraires des médecins. Or le droit laisse le médecin libre de fixer et de contrôler ses dépassements qu'il applique avec « tact et mesure ».
Imposer un contrôle de ces dépassements d'honoraires n'est donc pas fondé juridiquement et porte atteinte aux droits du corps médical.
De plus, un établissement de santé privé n'a aucun droit de contrôle sur les honoraires des médecins libéraux.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-96 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 26
Supprimer l'alinéa 33.
OBJET
Cet alinéa rend opposables les garanties du service public hospitalier à des établissements de santé qui n'y participent pas nécessairement. En effet si un établissement SPH adresse à un établissement non habilité SPH un patient, ce dernier drevait alors respecter toutes les obligations du SPH.
Imposer à un établissement privé de santé qui ne serait pas SPH, une obligation de ce système équivaudrait à porter atteinte à la libre gouvernance des sociétés et donc plus largement au droit.
De plus, cet alinéa porte atteinte à la fluidité du parcours de soins des patients et au libre choix du patient de son praticien et de sa structure de soins.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-97 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 26
Rédiger ainsi l'alinéa 35 :
« 1° Ils informent les représentants des usagers du système de santé de leur méthode de gouvernance et des orientations du projet médical d'établissement par le biais de la commission des usagers ; ».
OBJET
L'article L. 6122-2 nouveau du projet de loi relatif à la santé prévoit que les établissements de santé du service public hospitalier sont tenus de faire participer les représentants des usagers du système de santé à leur gouvernance.
Cette rédaction est incompatible avec la liberté d'organisation de la gouvernance des personnes morales gestionnaires des établissements de santé à but lucratif, qui sont des entreprises, et en contradiction avec le droit des sociétés.
Il convient donc de garantir une information aux usagers par le biais de l'instance qui leur est dédiée depuis la loi relative aux droits des patients de 2002 : la commission des usagers.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-99 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 12
I. - Après l'alinéa 3, insérer l'alinéa suivant :
« Une équipe de soins de proximité est un ensemble de professionnels de santé constitué autour d'une ou plusieurs équipes de soins primaires et de professionnels de santé, assurant des soins de premier et deuxième recours. ».
II. - En conséquence, à la première phrase de l'alinéa 4, après le mot :
« primaires »
insérer les mots :
« ou de soins de proximité ».
OBJET
L'objectif de l'article 12 est de structurer les parcours de santé et de reconnaître le rôle des médecins libéraux de premier recours, à travers le dispositif des équipes de soins primaires, mais également de la communauté territoriale de professionnels de santé.
Cependant, un troisième dispositif doit être envisagé autour d'équipes de soins de proximité, constituées autour d'une ou plusieurs équipes de soins primaires et de professionnels de santé, assurant des soins de premier et deuxième recours.
Cette disposition est indispensable pour donner toute sa place à la médecine libérale spécialisée de proximité.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-100 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 12 BIS (NOUVEAU)
Après l'alinéa 8, insérer l'alinéa suivant :
« Les besoins de santé de la population sont pris en compte dans la constitution de la communauté professionnelle territoriale de santé. »
OBJET
L'article 12 du projet de loi institue une communauté professionnelle territoriale de santé. Pour que le diagnostic territorial préalable à sa mise en oeuvre soit complet, il est proposé de le compléter d'une évaluation des besoins de santé de la population.
La confrontation de ces besoins de santé évalués aux insuffisances identifiées dans l'offre de services sanitaires et médico-sociaux permettra une détermination précise des objectifs concourant à l'amélioration de l'accessibilité, de la coordination et de la continuité de ces services de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-101 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 12 BIS (NOUVEAU)
À l'alinéa 8, après le mot :
« primaires »,
insérer les mots :
« ou équipes de soins de proximité ».
OBJET
Avec la nouvelle écriture de l'article 12 et le dispositif de l'article 12bis, le rôle des médecins libéraux de premier recours va être reconnu au travers de la constitution équipes de soins primaires et de la création de communautés professionnelles territoriales de santé laissées à l'initiative des professionnels.
Il est regrettable, cependant, que les médecins spécialistes aient été oubliés. Un troisième dispositif doit donc être envisagé autour d'équipes de soins de proximité constituées autour d'une ou plusieurs équipes de soins primaires et de professionnels de santé de soins de premier et deuxième recours.
Cette disposition est indispensable pour donner toute sa place à la médecine libérale de proximité.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-102 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 9
Supprimer cet article.
OBJET
Par cet article, le Gouvernement souhaite passer outre la décision du Conseil d'État d'octobre 2013 qui a considéré que l'ouverture d'une salle de shoot, telle que prévue à Paris, n'était pas conforme à la loi de 1970 sur les stupéfiants qui instaurait notamment le principe de prohibition totale de la consommation de drogue.
Il vient donc modifier la loi pour permettre l'expérimentation de ces salles qualifiées pudiquement de « salles de consommation à moindre risques ».
Or, les consommateurs réguliers de drogue dure sont des êtres humains gravement malades, que l'on doit avant tout soigner et sevrer.
L'Etat n'a pas pour mission d'entretenir et de financer cette addiction mortelle.
Les salles de shoot ne soignent pas et ne sevrent pas. Elles banalisent, facilitent l'usage des drogues dures.
Elles rassurent artificiellement le toxicomane, ce qui fait dire à l'association Drug Free Australia que le risque est trente-six fois plus important d'avoir une overdose dans une salle de shoot que dans "la rue". Certes cela reste à démontrer.
On peut aussi observer que les salles de shoot, en sécurisant la personne, peuvent inciter à plus de prises régulières et parfois même à franchir la porte pour la première injection.
En Australie, comme en Amérique du Nord, en Allemagne, aux Pays-Bas, en Suisse, en Espagne et en Norvège, ces expériences font dire au journaliste Stéphane Kovacs dans son enquête que le bilan mondial est plutôt négatif, dans tous les cas il n'est pas positif.
Si ces expériences étaient aussi probantes que certains le laissent croire, depuis près de vingt ans l'Allemagne, aurait multiplié les salles de shoot. Ce pays, de plus de soixante-dix millions d'habitants n'en compte que trente-sept.
Enfin, il y a, en France, les lois de la République qui précisent que la vente, la détention et l'usage de la drogue sont interdits.
Qui peut trouver normal que l'on s'en affranchisse dans un "périmètre sacré" pour les toxicomanes et mécaniquement pour les dealers. Dans ce périmètre aux abords des salles de shoot, la police ne pourra remplir sa mission afin éviter de faire fuir les toxicomanes qui transportent leur dose.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-103 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 5 DECIES (NOUVEAU)
Supprimer cet article.
OBJET
Cet article prévoit l'instauration du paquet neutre.
Or, pour être réellement efficace, le programme national de réduction du tabagisme doit s'accompagner d'une véritable lutte contre la vente parallèle et d'une action volontariste de la part du Gouvernement pour permettre une harmonisation européenne des prix du tabac.
En effet, les Français achètent massivement leur tabac, à hauteur de 25 % de leur consommation, chez nos voisins où les cigarettes sont moins chères, ou même dans la rue ou sur internet et le poids du marché parallèle n'a cessé de progresser ces dernières années.
La mise en place d'un paquet neutre, qui est une mesure de « sur-transposition » de la directive européenne, dans ce contexte, risque de créer une distorsion contre-productive face à nos voisins européens et d'alimenter le marché parallèle de cigarettes, c'est pourquoi il est proposé de supprimer cet article.
La mise en place dès le 20 mai 2016 du « paquet directive » avec 65 % de message sanitaire, qui est appelé à être généralisé dans toute l'Europe sera beaucoup plus efficace pour marquer l'esprit des fumeurs sur les conséquences néfastes du tabac.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-106 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 27 QUINQUIES (NOUVEAU)
Supprimer cet article.
OBJET
Cet article vise à reconnaître l'activité de soins comme service d'intérêt économique général (SIEG).
Il a été introduit en séance à l'Assemblée nationale par le Gouvernement sans aucune concertation avec les acteurs de santé.
Concrètement, il vise à créer une obligation de transmission de données comptables par les établissements (publics et privés) aux ARS afin de contrôler que ces derniers ne tirent pas un bénéfice excessif du financement reçu au titre de la mise en oeuvre de service d'intérêt économique général (SIEG), une notion tirée du droit communautaire européen.
L'activité de soins qu'elle soit mise en oeuvre par un établissement public ou privé se verrait donc reconnue en droit français comme un SIEG.
Or, cet article est extrêmement dangereux par son imprécision à la fois sur les règles d'application et sur l'absence de garanties sur la mise en oeuvre de ces règles.
En effet, d'une part, la notion de « bénéfice raisonnable » n'est pas définie par la loi. D'autre part, l'article ne précise pas les règles qui seront mises en oeuvre pour apprécier la surcompensation et le niveau du bénéficie raisonnable retenu par les Agences Régionales de Santé (ARS) ni les garanties de transparence et d'équité attachées. De plus, il ne précise pas quelles sont les règles d'analyse permettant de définir le niveau de bénéfice (possibilité de prise en compte des bénéfices issues des recettes annexes). Dire que cela sera fixé par décret en Conseil d'Etat est donc insuffisant pour être en conformité avec le droit communautaire.
Il convient donc de supprimer cet article.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-107 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
15 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 51
Après l'alinéa 23, insérer les 6 alinéas suivants :
8° Moderniser la distribution en gros du médicament en ville et visant à :
a) Améliorer le fonctionnement du circuit physique du médicament ;
b) Prévenir et lutter contre les ruptures d'approvisionnement ;
c) Renouveler le modèle de rémunération de la distribution en gros ;
d) Moderniser la répartition pharmaceutique ;
e) Améliorer le fonctionnement du circuit économique ;
OBJET
Le rapport de l'inspection générale des affaires sociales (IGAS) sur la distribution en gros du médicament en ville met en évidence l'importance et la qualité des services rendus par les grossistes-répartiteurs.
En effet, avec les officines, ils contribuent au maintien d'un réseau de santé de qualité et de proximité sur notre territoire, permettant un accès aux médicaments à tous les patients.
Ce rapport met également l'accent sur le problème de concurrence, posé par l'absence de lien entre la marge de distribution en gros et les obligations de service public.
Ainsi, le mode rémunération des grossistes-répartiteurs n'est-il plus adapté à l'évolution du marché. Il fragilise considérablement l'équilibre économique de la profession qui a déjà consenti de lourds efforts de productivité.
L'IGAS précise ainsi que la France présente le coût de distribution en gros le plus faible d'Europe.
Enfin, le développement des médicaments génériques et leur rémunération particulièrement défavorable contribuent également à la gravité de la situation.
Il est donc proposer d'autoriser le Gouvernement à réformer cette profession par ordonnance en reprenant les recommandations du rapport de l'IGAS.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-108 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 5
Alinéa 3
Remplacer les mots:
"la déclaration nutritionnelle obligatoire prévue par le même règlement peut être accompagnée d'une présentation ou d'une expression complémentaire au moyen de graphiques ou de symboles, dans les conditions prévues à l'article 35 dudit règlement."
Par les mots:
"peut être expérimentée l'accompagnement de la déclaration nutritionnelle obligatoire prévue par le même réglement d'une présentation ou d'une expression complémentaire au moyen de graphiques ou de symboles, dans les conditions prévues à l'article 35 dudit règlement."
OBJET
L'objet de cet amendement est de soumettre à expérimentation la signalétique nutritionnelle mise en place par l'article 5.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-109 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 5 DECIES (NOUVEAU)
Substituer aux alinéas 2 et 3 l'alinéa suivant :
« Art. L. 3511-6-1. - Les paquets de cigarettes portent, dans les conditions fixées par un arrêté du ministre chargé de la santé, des avertissements généraux et des avertissements sanitaires combinés qui recouvrent 65% de la surface extérieure avant et arrière de l'unité de conditionnement et de tout emballage extérieur. »
OBJET
L'objet de cet amendement est de substituer au paquet neutre les prescriptions de la directive européenne.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-110 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 33
Alinéa 6
Après cet alinéa, insérer un alinéa ainsi rédigé:
Les substituts nicotiniques peuvent aussi être conseillés et sont dispensés, avec ou sans prescription, par les pharmaciens d'officine.
OBJET
Se justifie par son texte même.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-111 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE et VANLERENBERGHE, Mme BILLON
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 15
Alinéa 1er
Avant cet alinéa, insérer 5 alinéas ainsi rédigés:
I - Au premier alinéa de l'article L. 6314-1 du code de la santé publique, insérer 4 alinéas ainsi rédigés:
Après les mots:
"en collaboration avec les établissements de santé,"
Sont insérés les mots:
"et sans que ces établissements de santé puissent se substituer aux associations de permanence de soins interconnectées ,"
OBJET
L'objet de cet amendement est de garantir aux associations SOS médecins de ne pas être évincées de la permanence des soins sur simple décision de l'ARS lorsqu'elles se sont structurées sur un territoire.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-112 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 7
Après cet alinéa, insérer un alinéa ainsi rédigé:
« Les besoins de santé de la population sont pris en compte dans la constitution de la communauté professionnelle territoriale de santé. L'analyse de ces besoins de santé et la composition des communautés qui en résulte font l'objet d'une publication sur le site internet de l'Agence Régionale de Santé. »
OBJET
Se justifie par son texte même.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-113 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 12 TER (NOUVEAU)
Avant l'article 2, insérer un article ainsi rédigé:
Le second alinéa de l'article L. 632-5 du code de l'éducation est complété une phrase ainsi rédigée :
« Au cours de la troisième année de troisième cycle des études médicales, tout étudiant en médecine doit effectuer un stage pratique d'une durée de six mois au sein d'un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile. »
OBJET
L'objet de cet amendement est de créer un stage obligatoire de six mois au cours de la troisème année d'internat dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternalle et infantile. Il s'agit de remédier au manque de moyens humains dont souffrent ces services tout en sensibilisant les étudiants à ces activités.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-114 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 27
Alinéa 11
Après cet alinéa, insérer un alinéa ainsi rédigé:
"III ter. - Les professionnels de santé libéraux et les professionnels de santé exerçant dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile peuvent être partenaires d'un groupement hospitalier de territoire dans des conditions définies par décret."
OBJET
L'objet de cet amendement est de permettre aux professionnels de santé libéraux et aux professionnels de santé exerçant dans un service de santé au travail, de santé scolaire et universitaire ou de protection maternelle et infantile d'être associés à un groupement hospitalier de territoire.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-116 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 46 BIS (NOUVEAU)
Alinéa 2
Après les mots:
"pathologie cancéreuse"
Sont insérés les mots:
"ou ayant été donneur ou receveur d'organes"
OBJET
L'objet de cet amendement est d'étendre le droit à l'oubli aux donneurs et receveurs d'organes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-117 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CADIC, Mmes BILLON, LOISIER et DEROMEDI, MM. CHAIZE, CHASSEING, DELATTRE, DUVERNOIS, GABOUTY, VOGEL, LUCHE, LONGEOT, CANEVET, CHATILLON, FALCO, KERN, LASSERRE et G. BAILLY et Mme GATEL
_________________
ARTICLE 5 TER (NOUVEAU)
Compléter l'article 5 ter avec un article L.3232-4-2 ainsi rédigé :
« Art. L.3232-4-2 Les campagnes mentionnées à l'article L. 3232-3 valorisent le modèle alimentaire français fait de trois repas et intègrent un volet de promotion du petit-déjeuner. »
OBJET
Bien qu'il soit la première pierre de l'édifice qui mène à l'équilibre alimentaire et nutritionnel, le petit-déjeuner est de plus en plus négligé, notamment par les enfants, les adolescents et les personnes défavorisées. A cet égard, la dernière étude du Credoc (2013) est inquiétante. En dix ans, ce sont deux fois plus d'adultes et trois fois plus d'enfants qui ne petit-déjeunent plus chaque jour (29 % des enfants sautent au moins un petit-déjeuner par semaine, ils n'étaient que 11% il y a encore 10 ans)
La prise du petit-déjeuner rompt le jeûne de la nuit, reconstitue les réserves glucidiques épuisées et contribue aux apports énergétiques de la journée à hauteur en moyenne de 20 à 25 %. Le petit-déjeuner permet aussi de se réhydrater et d'apporter une part significative de plusieurs nutriments majeurs via la consommation de pain, de lait, de fruits ou jus de fruits et de confiture. Ainsi les nutritionnistes rappellent que le petit-déjeuner apporte en moyenne 25% des besoins en calcium et qu'il représente la 1ère source de vitamine C pour les enfants et la 2ème pour les adultes.
Des études scientifiques montrent que la prise d'un petit-déjeuner équilibré est associée à un régime alimentaire de qualité, varié et équilibré mais également à de meilleures capacités cognitives (mémorisation, concentration), une réduction de la fatigue et par conséquent de meilleures performances. Le petit-déjeuner apparaît comme un élément indispensable à une bonne hygiène de vie. La prise du petit-déjeuner chez l'enfant induit également de meilleures performances scolaires.
Enfin, il faut noter que cette baisse du petit-déjeuner a un impact direct sur plusieurs filières : 60% des jus de fruits, 77% du lait de consommation, une majorité des baguettes de pain et la presque totalité des confitures sont consommés au petit-déjeuner. Ces quatre filières représentent à elles seules 175 000 emplois directs.
Le modèle français des trois repas pris à table et à heure fixe doit donc être soutenu dans un processus de revalorisation de ce repas essentiel pour bien démarrer la journée.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-118 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE ADDITIONNEL AVANT LE CHAPITRE IER INNOVER EN MATIÈRE DE FORMATION DES PROFESSIONNELS
Le 2° de l'article L631-1 du code de l'éducation est ainsi modifié Au vu de l'évolution démographique de la France, et aux prévisions de départ en retraite des médecins, le nombre d'étudiants admis aux études médicales est augmenté de 10% en 2016 par rapport à 2015, et ce pendant une période de cinq ans dans les universités des territoires rutauc et très ruraux.
Les étudiants concernés par cette augmentation devront obligatoirement pendant une période de 10 ans exercer en milieu rural, c'est-à-dire au moins à 20 kilomètres d'une ville.
Objet :
L'évolution démographique de la France, en particulier le départ en retraite des médecins issus du baby boom de l'après guerre, va engendrer une pénurie de médecins dans les territoires très ruraux. De surcroît l'évolution de la pratique de la profession médicale entraîne la création de nouveaux postes de médecins, dans les centres d'urgence, ainsi que les EHPAD. De plus, les desiderata des jeunes médecins contemporains, voulant travailler avec des horaires réguliers, en particulier les femmes médecins qui souhaitent concilier l'exercice de leur profession avec leur vie familiale, accentuent ce phénomène. Si on ne modie pas le numerus clausus, le nombre de médecins diminuerait de 10% jusqu'en 2019 avant de revenir à son niveau actuel en 2030, alors que la populaion va croître de 10 % à cette date. C'est la raison pour laquelle il faut augmenter dans un premier temps pour une durée de cinq ans le nombre d'étudiants admis au concours des études médicales. Ces dernier devront, pendant dix ans, exercer en milieu rural ou hyper rural. La démocratie sanitaire, c'est permettre à chacun d'avoir accès au médecin traitant . Tel est l'objet de cet amendement.
OBJET
Objet :
L'évolution démographique de la France, en particulier le départ en retraite des médecins issus du baby boom de l'après guerre, va engendrer une pénurie de médecins dans les territoires très ruraux. De surcroît l'évolution de la pratique de la profession médicale entraîne la création de nouveaux postes de médecins, dans les centres d'urgence, ainsi que les EHPAD. De plus, les desiderata des jeunes médecins contemporains, voulant travailler avec des horaires réguliers, en particulier les femmes médecins qui souhaitent concilier l'exercice de leur profession avec leur vie familiale, accentuent ce phénomène. Si on ne modie pas le numerus clausus, le nombre de médecins diminuerait de 10% jusqu'en 2019 avant de revenir à son niveau actuel en 2030, alors que la populaion va croître de 10 % à cette date. C'est la raison pour laquelle il faut augmenter dans un premier temps pour une durée de cinq ans le nombre d'étudiants admis au concours des études médicales. Ces dernier devront, pendant dix ans, exercer en milieu rural ou hyper rural. La démocratie sanitaire, c'est permettre à chacun d'avoir accès au médecin traitant . Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-120 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 25
Supprimer les alineas 1 à 28 qii modifient l'article L.11104
OBJET
Ces alinéas associaient au secret médical les professionnels du secteur médico-social et social.Un médecin pouvait donc échanger avec des professionnels du secteur médico-social et social des informations confidentielles sur un patient Or, il est nécessaire que le secret médical soit conservé uniquement par les professionnels de santé. L'effet de l'extension du secret médical à des professionnels médico-social ou social pourrait entraîner une perte de confiance du patient vis-à-vis du médecin, et celui-ci pourrait volontairement omettre de divulguer des informations, pourtant nécessaire au diagnostic du médecin, par craindre qu'il les diffuse. Ceci pourrait avoir de graves conséquences sur les soins à apporter au patient. Dans le milieu carcéral, en effet, le personnel social dépend du ministère de la justice, contrairement aux médecins qui dépendent du ministère de la santé. De ce fait, il serait judicieux que seuls les médecins conservent le secret médical. Les détenus pourraient penser que certaines informations impacteraient l'avenir de leurs jugements. Tel est l'objet de cet amendement. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-121 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 40
Compléter l'article D322-1-1 du code du code de la sécurité sociale ainsi :
Le médecin conseil peut porter à dix ans la validation de l'affection de longue durée pour les pathologies citées à l'article D322-1.
OBJET
Il s'agit d'allonger la durée de validité du protocole de soins d'affection de longue durée de certaines maladie qui, aujourd'hui, sont automatiquement renouvelés au terme des cinq années. Cette disposition permettrait de diminuer la charge administrative des médecins traitants, du médecin conseil et du personnel de la sécurité sociale, entraînant ainsi une simplification des procédures et, par là même une économie. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-123 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 12 BIS (NOUVEAU)
ALINEA 8 :
Modifier cet alinéa ainsi :
La communauté professionnelle territoriale de santé est composée de professionnels de santé regroupés, le cas échéant, sous la forme d'une ou de plusieurs équipes de soins primaires, d'acteurs assurant des soins de premier ou de second recours ( notamment les médecins spécialistes en ville, en clinique ou à l'hôpital )définis, respectivement, aux articles L.1411-11 et L.1411-12, d'acteurs médico-sociaux et sociaux concourant à la réalisation des objectifs du projet régional de santé.
OBJET
Tous les médecins de second recours en ville, en clinique ou à l'hôpital doivent être associés à la continuité des soins. Les CPTS ont pour but d'assurer une meilleure coordination des actions, de concourir à la structuration des parcours de santé et de réaliser les objectifs du projet régional de santé. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-125 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. KAROUTCHI, Mme CAYEUX, M. LAUFOAULU, Mme HUMMEL, MM. CHARON et CALVET, Mme DEROMEDI, MM. POINTEREAU et VASSELLE, Mme MICOULEAU, MM. MAYET, VOGEL, COMMEINHES et PELLEVAT, Mmes GRUNY, LAMURE et MORHET-RICHAUD et MM. REVET, HURÉ, PIERRE, MANDELLI, LAMÉNIE, LEFÈVRE et D. ROBERT
_________________
ARTICLE 26
I. Alinéa 8
Remplacer le mot :
un
par le mot :
deux
II. Après l'alinéa 9
Insérer un alinéa ainsi rédigé :
Ils peuvent participer aÌ la structuration des parcours de santeì sur sollicitation des communauteìs professionnelles territoriales de santeì mentionneìes aÌ l'article L1434-11.
OBJET
Les eìtablissements de santeì doivent pouvoir participer aÌ la structuration des parcours de santeì et reìpondre aux sollicitations des communauteìs territoriales de santeì. Tels sont les objectifs du présent amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-126 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. KAROUTCHI, Mme CAYEUX, M. LAUFOAULU, Mme HUMMEL, MM. CHARON et CALVET, Mme DEROMEDI, MM. POINTEREAU et VASSELLE, Mme MICOULEAU, MM. MAYET, COMMEINHES et PELLEVAT, Mmes GRUNY, LOPEZ, LAMURE et MORHET-RICHAUD et MM. REVET, HURÉ, PIERRE, MANDELLI, LAMÉNIE, LEFÈVRE, CHAIZE et D. ROBERT
_________________
ARTICLE 26
I. Alinéa 38
Rédiger ainsi cet alinéa :
1° Ils reìpondent aux sollicitations des communauteìs professionnelles territoriales de santeì mentionneìes aÌ l'article L1434-11, en cas de carence de l'offre de service de santeì.
II. Alinéa 39
Après la première occurence du mot :
santé
insérer les mots :
après avis conforme des unions régionales de professionnels de santé
III. Alinéa 40
Après les mots :
les maisons de santé
rédiger ainsi la fin de cet alinéa :
, en cas de carence de l'offre de service de santé ;
OBJET
Les eìtablissements participant au service public hospitalier doivent reìpondre aux sollicitations des communauteìs professionnelles territoriales de santeì en cas de carence de l'offre de service de santeì.
D'autre part, le directeur de l'Agence Régionale de Santé qui deìsigne un eìtablissement pour qu'il deìveloppe des actions qui permettront de reìpondre aux besoins de santeì de la population, doit le faire apreÌs avis conforme des unions reìgionales de professionnels de santeì, qui s'assurent de la carence effective de l'offre de soins.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-128 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 12 TER (NOUVEAU)
Ajouter un article à la suite de l'alinéa 8
Dans le cadre du pacte, l'ARS peut prévoir une compensation pour les médecins qui acceptent d'être mobiles afin de suppléer ou remplacer un médecin exerçant en maison de santé dans les territoires ruraux.
OBJET
Dans certains territoires, les médecins ont des difficultés pour trouver un remplacent, temporairement ou sur le long terme. Il semble donc nécessaire d'encourager les médecins mobiles afin qu'ils puissent faire des replacements temporaires, voire des journées de consultation. Au vu des prévisions de départ en retraite des médecins, les médecins mobiles pourraient jouer un rôle important dans la continuité de l'accès aux soins dans les territoires ruraux. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-130 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 12 TER (NOUVEAU)
Article n°12 ter
Alinéa n°8
A la suite de cet alinéa, ajouter :
Le pacte instaure un forfait transport dans les territoires éloignés de plus de 25 kilomètres des centres hospitaliers pour que chaque patient puisse bénéficier d'examens complémentaires demandés par le médecin traitant.
Alinéa 8
OBJET
Ce dispositif de forfait transport est nécessaire pour pallier les inconvénients de la vie en territoire isolé. En effet, un patient, n'étant pas en affection de longue durée, qui doit se rendre en centre hospitalier réaliser des examens complémentaires, prescrits par le médecin traitant, ne pouvant se déplacer par ses propres moyens, doit bien souvent prendre un taxi ou un véhicule du même type. Or, dans les territoires ruraux, il faut parfois parcourir 30 à 50 kms, parfois plus, pour se rendre à l'hôpital le plus proche, le coût du transport est donc trop onéreux pour les petits budgets, et les modestes retraites. De ce fait, certains patients ne se rendent pas au centre hospitalier ou en clinique passer les examens demandés, et peuvent laisser aggraver leur état de santé. Il faut donc une équité dans les territoires, ce forfait transport permettrait de pallier cette injustice. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-131 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 5 DECIES (NOUVEAU)
Article n°5 decies
Alinéa 2
Modifier cet alinéa ainsi :
Les unités de conditionnement, les emballages extérieurs des cigarettes et du tabac à rouler doivent être conformes à la directive européenne 2014/40/UE.
Alinéa 3
Modifier cet alinéa ainsi :
Un décret précise les messages d'avertissement, les photographies, les informations et les dimensions à respecter.
Alinéa 2
OBJET
Cet article, tel qu'il était rédigé, ne ferait que maintenir les divergences législatives entre les Etats membre de l'Union Européenne. Or, il serait souhaitable d'harmoniser nos dispositions législatives dans le but de limiter les trafics de tabac et les ventes illégales faisant concurrence à nos buralistes. De plus, imposer la neutralité et l'uniformisation des emballages ne fera pas diminuer la consommation de tabac. Lles dispositions de la directive européenne n°2014/40/UE applicable en 2016, paraissent suffisantes pour sensibiliser la population à l'impact du tabac sur la santé. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-132 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 1ER
Article 1 er
Alinéa 5:
Ajouter à la suite une phrase ainsi rédigée :
Le Gouvernement associe les établissements de santé publics et privé, les professionnels de santé libéraux et les associations d'usagers agréées, à la mise en oeuvre de la politique de santé afin d'assurer l'équilibre de l'offre de soins dans les territoires.
OBJET
La démocratie sanitaire est une démarche qui vise à associer l'ensemble des acteurs du système de santé dans l'élaboration et la mise en oeuvre de la politique de santé, dans un esprit de dialogue et de concertation. Faire vivre la démocratie sanitaire nécessite d'intervenir à tous les niveaux pour:
développer la concertation et le débat public,
améliorer la participation des acteurs de santé,
promouvoir les droits individuels et collectifs des usagers.
Il convient donc d'ancrer dans la loi le principe de démocratie sanitaire. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-133 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 21
Alinéa 3
Article n°21 :
Alinéa 3
Modifier cet alinéa ainsi :
Il est constitué avec le concours des caisses nationales d'assurance maladie, de la Caisse nationale de solidarité et de l'autonomie, des agences et des autorités compétentes dans le champ de la santé publique, des agences régionales de santé, des organismes représentants les établissements de santé publics et privés, les professionnels libéraux de la santé et les associations d'usagers agréées.
OBJET
Ce service doit être un pôle de ressources pour les professionnels de santé, les établissements de santé publics et privés ainsi que pour les patients. Il doit être animé dans un esprit collaboratif entre les pouvoirs publics, les professionnels de santé et les représentants des usagers. C'est pour cela qu'il doit être accessible aux organismes qui les représentent. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-134 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 38
Alinéa 49
Article n°38
Alinéa 49
Après « des différentes catégories d'acteurs du système de santé du territoire concerné », ajouter :
Ce conseil territorial est composé, à parts égales, des fédérations représentant les professionnels et les établissements de santé publics et privés.
OBJET
Le conseil territorial aura pour mission de contribuer à la dynamique d'animation et d'évolution de la réponse aux besoins de soins dans les territoires. Les professionnels de santé libéraux et les établissements de santé publics et privés contribuent à cette réponse. Il est donc essentiel que la loi prévoit leur représentation de manière équitable dans les conseils territoriaux. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-135 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CHASSEING
_________________
ARTICLE 18
Article 18
Alinéa 6 :
Modifier cet alinéa ainsi :
A compter du 30 novembre 2017, les professionnels de santé appliquent le tiers-payant aux bénéficiaires de l'assurance maladie qui en font la demande, pour les dépenses mentionnées au 4°.
OBJET
Il s'agit de conditionner l'application du tiers-payant à la demande du patient, ce qui permet de ne pas le généraliser. De ce fait, les professionnels de santé n'auront pas une charge administrative aussi lourde que si le tiers-payant était généralisé, et les patients en situation difficile pourront bénéficier du tiers-payant. Ceci semble être un bon compromis à l'application du tiers-payant. Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-137 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 5
À l'alinéa 4, après le mot :
« travail »,
insérer les mots :
« et avis du conseil national de l'alimentation ».
OBJET
L'avis du Conseil national de l'alimentation sur la mesure proposée par cet article apparaît important, en plus de celui de l'ANSES, en raison de l'approche socio-économique qu'il développe.
En effet, instance consultative indépendante, placée auprès des ministres chargés de l'agriculture, de la santé et de la consommation, ses 49 membres représentent les principaux acteurs de la chaîne alimentaire : producteurs agricoles, transformateurs et artisans, distributeurs, restaurateurs, ainsi que les associations de consommateurs, les syndicats de salariés et des personnalités qualifiées.
Il est consulté sur la définition de la politique de l'alimentation et émet des avis à l'attention des décideurs publics et des différents acteurs de la chaîne alimentaire sur des sujets tels que la qualité alimentaire, la nutrition, la sécurité sanitaire, l'accès à l'alimentation, la prévention des crises, l'information des consommateurs.
Il constitue aussi vis-à-vis des avis des agences scientifiques telles que l'ANSES un deuxième cercle de préconisations capable d'intégrer les préoccupations des filières et de la société civile ce qui est indispensable pour la réussite de toute politique visant à améliorer l'information des consommateurs sur leur alimentation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-138 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5 SEXDECIES (NOUVEAU)
Dans le cadre de ses missions, la délégation nationale à la lutte contre la fraude coordonne les actions, en matière de lutte contre l'achat et le commerce illicite du tabac, des services de l'État concernés. Elle veille à la réalisation des objectifs de saisie de tabac définis par le ministre chargé du budget et publie chaque année un bilan chiffré.
OBJET
Pour être réellement efficace, le programme national de réduction du tabagisme (PNRT) doit s'accompagner d'une véritable lutte contre la vente parallèle et d'une action volontariste de la part du Gouvernement pour permettre une harmonisation européenne des prix du tabac.
En effet, les Français achètent massivement leur tabac, à hauteur de 25 % de leur consommation, chez nos voisins où les cigarettes sont moins chères, ou même dans la rue ou sur internet et poids du marché parallèle n'a cessé de progresser ces dernières années.
La Douane se concentre aujourd'hui sur la lutte contre les trafics d'envergure. Il convient d'améliorer le contrôle des limites de cartouches de cigarettes pouvant être rapportées (4 de l'Union européenne, 2 en dehors).
La police et la gendarmerie peuvent déjà effectuer ces contrôles mais les actions manquent de coordination.
Cet amendement vise à charger la Délégation Nationale à la Lutte contre la Fraude de coordonner et fixer des objectifs aux différents services.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-139 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 8
Supprimer cet article.
OBJET
Cet article lève le tabou de l'interdiction d'injection de drogue par intraveineuse et infléchit le périmètre de la mission de santé publique en réécrivant l'article L. 3121-4 du code de la santé publique traitant de la politique de santé publique de réduction des risques.
Il constitue une rupture complète avec les politiques de santé publique et de lutte contre la drogue menées en France depuis vingt ans par tous les gouvernements, et acte un véritable retour en arrière en abandonnant les usagers à leurs addictions au lieu de tout mettre en oeuvre pour les en extraire, en effaçant du code de la santé publique, la lutte contre la mortalité par surdose par injection de drogue intraveineuse, pour au contraire l'encourager par les salles de shoot.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-140 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 19
Supprimer cet article.
OBJET
La pratique du testing est contestable et inutilement vexatoire pour les professionnels de santé.
Le refus de soin est contraire au code de déontologie et si un refus de soins est avéré et si une plainte est déposée, l'Ordre des médecins suit une procédure, instruit et, le cas échéant, sanctionne déjà le médecin qui s'en est rendu coupable.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-141 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 41
Supprimer cet article.
OBJET
Cet article modifie le cadre dans lequel se déroule la négociation conventionnelle entre l'assurance maladie et les différents professionnels de santé afin de le rendre plus contraignant et l'encadrer par des « injonctions » ministérielles. Les conventions ainsi négociées pourraient, si le texte était adopté, faire l'objet de déclinaisons régionales pilotées par les ARS ce qui inverserait totalement le rapport de force.
Or les conventions, une fois approuvées revêtent un caractère obligatoire pour le professionnel de santé libéral, sauf refus d'adhérer de sa part (auquel cas les actes qu'il prescrit ne peuvent faire l'objet d'un remboursement par l'assurance maladie). À moyen terme, devant des conventions qui ne prendraient pas en compte les problématiques spécifiques des professionnels libéraux et seraient « imposées » de la part de l'administration, de plus en plus de médecins pourraient choisir le déconventionnement ce qui ouvrirait la voie à une médecine à deux vitesses et signerait l'acte de décès de notre système de santé solidaire.
Cet article est emblématique de la volonté de la Ministre d'étatiser le système de santé et de "fonctionnariser" les professionnels libéraux.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-143 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE 1ER
Alinéa 21
après les mots :
« Union nationale des professionnels de santé »
insérer les mots :
«, les fédérations hospitalières et médico-sociales représentatives ».
OBJET
Le projet de loi prévoit désormais une phase obligatoire de concertation préalable, pour tout projet de réforme portant sur la politique de santé.
Mais la formulation issue des travaux de l'Assemblée Nationale ne tient compte que l'offre de soins libérale, avec la seule citation de l'UNPS, sans prise en compte des dimensions sanitaires et médico-sociales, avec leurs fédérations représentatives.
Rééquilibrer cette disposition, tel est l'objet du présent amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-145 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. GRAND
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 29
I - Au chapitre premier du titre V du livre IV du code de l'action sociale et des familles, il est créé un article L. 451-1-1 ainsi rédigé :
« Art. L. 451-1-1 - Les travailleurs sociaux concourent à la formation des élèves et étudiants travailleurs sociaux dans les conditions visées à la section III du Titre cinquième du Livre quatrième du code de l'action sociale et des familles.
A ce titre, ils participent à la formation initiale des étudiants et élèves travailleurs sociaux, et peuvent les accueillir, pour des stages à finalité pédagogique, dans les établissements et services sociaux et médico-sociaux visés à l'article L. 312-1.
Les stagiaires peuvent bénéficier de l'indemnisation de contraintes liées à l'accomplissement de leurs stages, à l'exclusion de toute autre rémunération ou gratification prévue par des dispositions légales et réglementaires. »
II - Il est créé un Chapitre V- Dispositions communes aux aides-soignants et auxiliaires de puériculture, au Titre IX du Livre III de la Quatrième partie du Code de la Santé publique.
A ce chapitre est créé un article L.4394-4 ainsi rédigé :
« Art. L.4394-4 - Les établissements de santé et les établissements et services sociaux et médico-sociaux visés à l'article L. 312-1 participent à la formation initiale des élève aides-soignants et auxiliaires de puériculture. A ce titre, ils peuvent les accueillir pour des stages à finalité pédagogique.
Les stagiaires peuvent bénéficier de l'indemnisation de contraintes liées à l'accomplissement de leurs stages, à l'exclusion de toute autre rémunération ou gratification prévue par des dispositions légales et réglementaires. »
OBJET
La formation des étudiants et élèves travailleurs sociaux ainsi que des élèves aides-soignants et auxiliaires de puériculture comporte des enseignements magistraux et des temps de ainsi que stages professionnels sur leurs futurs lieux d'exercice.
A ce titre, les travailleurs sociaux ainsi que les établissements de santé et les établissements et services sociaux et médico-sociaux visés à l'article L. 312-1 participent à la formation de ces élèves et étudiants dans le cadre de ces stages pratiques.
Ainsi, pour ces étudiants et élèves, les stages obligatoires conditionnent l'accès à la profession à laquelle ils se préparent et toute difficulté pouvant y faire obstacle doit être levée.
C'est pourquoi le présent amendement vise les stages liés à un cursus pédagogique intégré à la formation de ces auxiliaires, qui ne peuvent, de par leur spécificité, bénéficier d'aucune forme de rémunération ou de gratification, à l'exclusion des indemnités liées aux contraintes engendrées par ces stages.
Cet amendement vise également l'équité. Il harmonise la situation entre élèves et étudiants auxiliaires médicaux d'une part et élèves et étudiants travailleurs sociaux, aides-soignants et auxiliaires de puériculture, d'autre part, permettant ainsi d'instaurer une égalité de traitement entre des situations identiques, puisque la loi dite HPST du 21 juillet 2009 a institué la gratuité des stages pour les auxiliaires médicaux.
Il s'inscrit en outre dans une démarche de décloisonnement entre les secteurs sanitaire, social et médico-social.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-148 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ESTROSI SASSONE
_________________
ARTICLE 5 SEPTIES A (NOUVEAU)
Après l'alinéa 2 est ajouté l'alinéa suivant :
Dans le cas d'une vente par l'intermédiaire d'un distributeur automatique d'un produit visé à l'alinéa 2, le client établit la preuve de sa majorité préalablement à l'obtention d'identifiants permettant la reconnaissance du client lors de transactions ultérieures
OBJET
Lors de l'examen à l'Assemblée nationale, une mesure ajoutée par amendement rend obligatoire le contrôle de la majorité de l'acheteur lors de la vente de produits du tabac.
La mesure se concentre sur la vente humaine et par conséquent cible les bureaux de tabac. Mais, elle ne tient pas compte de la vente aux points dits de services par automates qui délivrent du e-liquide pour cigarettes électroniques.
Les automates distributeurs d'e-liquide ne sont pas de simples distributeurs automatiques tels que ceux pour les sodas ou les friandises où le paiement est immédiat. Les automates des points de services fonctionnent sur reconnaissance des clients, préalablement enregistrés, par lecture d'une carte à puce électronique ou à code-barres puis saisie d'un code secret, à la façon d'un distributeur automatique de billets.
Ces appareils effectuent un contrôle fiable puisque le client doit s'être s'enregistré en amont auprès d'un prestataire qui l'a accueilli physiquement en magasin et lui a délivré une carte et a donc contrôlé la majorité du client.
Dans sa rédaction actuelle, l'article 5 septies A laisse place à un vide juridique puisque deux interprétations peuvent être envisagées : soit l'interdiction de vente par les automates qui nuirait aux industriels français qui fabriquent ces machines et les exportent à l'international soit laisser les mineurs accéder à ces services puisque cette vente ne serait pas encadrée.
Par conséquent, cet amendement propose d'intégrer le contrôle de la majorité pour la vente à ces bornes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-151 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GIUDICELLI
_________________
ARTICLE 25
Après l'Alinéa 42, insérer l'alinéa ainsi rédigé :
« La sage-femme accède à l'ensemble des données médicales nécessaires à l'exercice de sa profession, sous réserve de l'accord préalable du patient. »
OBJET
Les sages-femmes exercent une profession médicale, au même titre que les médecins et les chirurgiens-dentistes.
Les compétences médicales des sages-femmes et leurs conditions d'exercice sont définies, comme les médecins et les chirurgiens-dentistes, par le livre premier de la quatrième partie du Code de la Santé publique.
En conformité avec les dispositions législatives relatives à l'exercice médical des médecins et des chirurgiens-dentistes, il est donc proposé de permettre aux sages-femmes d'accéder à l'ensemble des données médicales nécessaires à l'exercice de leur profession.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-153 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GIUDICELLI
_________________
ARTICLE 26
A l'Alinéa 21 après le mot "odontologistes," insérer les mots "des sages-femmes".
OBJET
L'article 26 du projet de loi prévoit que l'État participe aux dépenses exposées par les établissements de santé au titre de leurs activités de formation des professionnels de santé.
Or, il n'a pas prévu d'y inclure les sages-femmes, professionnels de santé exerçant des compétences médicales définies par le Code la Santé publique, au même titre que les médecins et les odontologistes.
Il est donc proposé d'inclure les sages-femmes dans ce dispositif.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-154 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 5 BIS A (NOUVEAU)
Rédiger ainsi cet article :
Le chapitre III du titre III du livre Ier de la deuxième partie du code de la santé publique est complété par un article L. 2133-2 ainsi rédigé :
« Art. L. 2133-2. - La mise à disposition en libre-service, payant ou non, de fontaines proposant des boissons avec ajout de sucres ou d'édulcorants de synthèse est autorisée dans les lieux ouverts au public ou recevant du public sous réserve de respecter les conditions suivantes :
« 1° Ces fontaines doivent proposer, en évidence, de l'eau ordinaire, gazéifiée artificiellement ou non, ou de l'eau minérale, gazeuse ou non ;
« 2° Elles peuvent prévoir une offre complémentaire de boissons contenant des édulcorants de synthèse, sans sucres ajoutés ;
« 3° Les boissons avec ajout de sucres ou d'édulcorants de synthèse, consommées en libre-service, sont servies dans des gobelets d'une taille maximale de 35 centilitres ;
« 4° Une information à caractère sanitaire est mise en oeuvre dans les espaces où les fontaines sont installées afin de sensibiliser les clients à l'importance d'un mode de vie sain et équilibré ;
« 5° Le Gouvernement remet au Parlement un rapport sur l'impact des fontaines sur la consommation de boissons avec ajout de sucres ou d'édulcorants de synthèse, dans un délai d'un an à compter de la promulgation de la loi n° [XXXX-YYY] de modernisation de notre système de santé ».
OBJET
Le présent amendement revient sur l'interdiction des fontaines de boissons avec ajout de sucres ou d'édulcorants de synthèse en libre-service dans les restaurants, introduite à l'Assemblée nationale en 1ère lecture. En effet, une étude récente démontre qu'il existe une auto-régulation des consommateurs lorsqu'ils sont en présence de fontaines de sodas en libre-service.
Il est par ailleurs clairement établi que pour parvenir à une réduction des inégalités nutritionnelles, l'éducation plus que l'interdiction est le levier le plus efficace. Aussi, il est proposé des mesures d'encadrement de l'utilisation de ces fontaines et d'éducation à destination des clients, notamment les plus jeunes, des établissements de restauration concernés par cette pratique commerciale.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-156 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE 8
Après l'alinéa 13, insérer un alinéa ainsi rédigé :
« Les médecins souhaitant être prescripteurs de traitement aux opiacés reçoivent un agrément subordonné à une formation en addictologie ».
OBJET
Cet amendement vise à mettre en place une formation préalable pour les médecins prescripteurs de traitements de substitution à la fois pour une prescription adaptée et efficace pour les patients et pour éviter les dérives de prescription.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-157 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 36 TER (NOUVEAU)
Après l'article 36 ter
Insérer un article additionnel ainsi rédigé :
I. - Le code de la santé publique est ainsi modifié :
1° La deuxième phrase du troisième alinéa de l'article L. 5121-17 est supprimée ;
2° Le troisième alinéa de l'article L. 5123-1 est complété par trois phrases ainsi rédigées :
« Les revendeurs indiquent à l'exploitant de l'autorisation de mise sur le marché, par le biais d'un tiers de confiance, les quantités revendues ou destinées à être revendues en dehors du territoire national. Le tiers de confiance gère les échanges d'information et la facturation entre les parties précitées. Les modalités d'application du présent alinéa sont fixées par décret. »
II. - La seconde phrase du IV de l'article L. 245-6 du code de la sécurité sociale est supprimée.
OBJET
Cet amendement vise à la mise en oeuvre du principe de prix différenciés pour les médicaments destinés à l'export, instauré par la loi du 29 décembre 2011 relative au renforcement de la sécurité sanitaire du médicament et des produits de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-158 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 31 BIS (NOUVEAU)
Après l'article 31 bis
Insérer un article additionnel ainsi rédigé :
« L'article L. 5125-1-1 A du code de la santé publique est complété d'un 9° ainsi rédigé :
9° Peuvent, dans le cadre des coopérations prévues par l'article L. 4011-1, recueillir les prélèvements mentionnés à l'article L. 6211-14 en vue de leur transmission à un laboratoire de biologie médicale. »
OBJET
Cet amendement vise à rendre aux pharmaciens d'officine la possibilité de transmettre les analyses biologiques qui leur sont apportées par les malades eux mêmes. Cela répond à un véritable besoin de santé publique et à une demande constante des patients, des infirmières et des laboratoires dans les zones rurales isolées où il n'existe pas d'alternative satisfaisante de nature à assurer la bonne conservation des échantillons.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-159 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE 36
Alinéa 3 :
Remplacer l'alinéa 3 par la phrase : "On entend par médicaments, classes de médicaments ou association fixe de molécules d'intérêt thérapeutique majeur, les médicaments, classes de médicaments ou association fixe de molécules pour lesquels une interruption de traitement est susceptible de mettre en jeu le pronostic vital des patients à court ou moyen terme, ou représente une perte de chance importante pour les patients en regard de la gravité ou du potentiel évolutif de la maladie".
OBJET
Le présent amendement vise à préciser la définition des médicaments d'intérêt thérapeutique majeur, en y ajoutant la notion de « association fixe de molécules » utilisées dans le traitement de certaines pathologies pour lesquelles il existe des formulations regroupant plusieurs principes actifs dans une seule forme pharmaceutique. En effet, il est possible d'associer plusieurs médicaments dans un seul comprimé. Si l'un des médicaments, classé ITM, est «en rupture» ou «à risque de rupture», la combinaison de médicament intégrant ce médicament «en rupture» ou «à risque de rupture», doit elle aussi être classée ITM sinon on multiplie le nombre de compromis et de prises, les risques d'erreurs, les relâchements dans l'observance entrainant autant de perte de chance pour le patient. Au regard de l'efficacité thérapeutique prouvée et du rapport bénéfice/risque, il est indispensable, en terme de santé publique, que les associations fixes de molécules soient prévues sur les listes d'ITM en cas de rupture ou de prévision de rupture de l'un de ses constituants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-160 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. HUSSON
_________________
ARTICLE 10
I. Alinéa 1 :
Insérer « I. - » avant les mots « Le code »
II. A la fin du dernier alinéa, insérer un alinéa ainsi rédigé :
« II.- L'autorité organisatrice de la mobilité pour l'ensemble du territoire régional ou, à défaut, la région, peut mettre en place des actions d'information et de communication en faveur du transport public ou du covoiturage régulier, notamment pour les trajets domicile-travail. Pour une durée d'expérimentation de trois ans à compter du 1er janvier 2016, elle peut recevoir à cette fin la partie des données mentionnées à l'article L.133-5-4 du code de la sécurité sociale, relative à la mobilité domicile-travail des salariés et assimilés qui habitent ou travaillent sur le territoire régional, selon des modalités définies par décret, pour l'application de l'article L.1231-8 du code des transports, sans préjudice de la loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés, dans le cadre de la mise en oeuvre de programmes d'information mentionnés à l'article 8 de la loi ____ du_____ relative à la transition énergétique pour la croissance verte, favorisant la mobilité économe en énergies fossiles. Le décret précise les critères de l'évaluation de l'expérimentation, dont le rapport est remis avant le 1er juillet 2018 au préfet de région, par les régions ou autorités organisatrices ayant mis ces programmes d'information en oeuvre. »
OBJET
En cas de détérioration excessive et répétitive de la qualité de l'air, les organismes mentionnés par cet article ne manqueront pas de conseiller aux automobilistes d'utiliser les transports en commun ou le covoiturage pour se rendre sur leur lieu de travail.
Plus efficace qu'un conseil général du type « pensez au covoiturage » , une information personnalisée pourrait être délivrée aux automobilistes, sur les possibilités contextuelles de covoiturage ou la feuille d'itinéraire en transport en commun, par les régions qui sont compétentes pour lutter contre la pollution de l'air et organiser la mobilité.
Cet amendement propose donc de leur apporter régions les moyens immatériels d'élaborer cette information personnalisée, dans le respect de la vie privée (i.e. sous réserve d'autorisation de la CNIL) en leur ouvrant l'accès à la partie descriptive de la mobilité domicile-travail contenues dans les fichiers DSN administrés sous tutelle du ministère de la Santé et des Affaires Sociales.
En conseillant de façon efficiente la population automobiliste, les traitements de données DSN favoriseraient la préservation :
- de la liberté publique de respirer un air de qualité acceptable et de diminuer ainsi les impacts sur la santé des métropolitains
- de la liberté individuelle de circuler en voiture, lorsque des mesures de restriction de cette liberté sont prises pour cause de pollution de l'air
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-161 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 7
Alinéa 6
A l'alinéa 6 de l'article 7, supprimer les mots : « et dans les départements dont la liste est fixée par arrêté du ministre chargé de la santé après avis du Haut Conseil de santé publique »
OBJET
L'article 7 propose de permettre le dépistage rapide des mineurs sans accord parental. Cette évolution a été introduite à la demande d'associations proposant des dépistages rapides, comme réponse à des difficultés identifiées sur leurs actions. L'article prévoit cependant une condition géographique que cet amendement entend lever.
Cette proposition rejoint l'avis du Conseil National du Sida du 15 Janvier 2015 qui demande l'accès au dépistage rapide pour les mineurs sans accord parental, sans poser de limites géographiques.
Ainsi, si cette disposition a vocation à profiter plus particulièrement à certains territoires comme la Guyane, il convient de ne pas limiter son champ d'application au risque de rigidifier son application et de ne pouvoir répondre aux évolutions géographiques des épidémies. Alors que le VIH touche aujourd'hui de trop nombreux jeunes sur l'ensemble du territoire, l' accès au
dépistage, et le cas échéant aux soins doit leur être facilité sur l'ensemble du territoire national.
Enfin, le texte de loi proposant la mise à disposition d'autotests, cet amendement permet d'anticiper sur une situation paradoxale où une personne mineure aurait accès aux autotests mais pas aux TROD qui se font pourtant autour d'un cahier des charges précis et sécurisant, incluant notamment un entretien sur les pratiques et les risques par rapport au VIH et aux hépatites.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-163 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 8
Alinéa 11
Après le mot « Participer », ajouter « à la collecte, ».
A la fin de l'alinéa 11, ajouter la phrase « Le cas échéant, des dispositifs d'alertes sanitaires peuvent être déclenchés afin d'informer les usagers de drogues lorsque des substances en circulations créent un danger immédiat et grave pour la vie et la santé des personnes. »
OBJET
Ces modifications visent à préciser la mission de veille et d'analyse des produits. Elles tendent à spécifier que des produits en circulation doivent être collectés et analysés au cas par cas. En complément, il est proposé qu'ils puissent faire l'objet, en cas de surdosage ou de composition particulièrement dangereuse avec risques graves et immédiats pour la santé, d'alertes sanitaires à destination des usagers de drogues.
Cette formulation permet ainsi de mieux recenser les substances en circulation.
L'amendement vise aussi à anticiper sur la collecte et l'analyse des nouveaux produits de synthèse qui arriveraient en circulation, et dont la composition et la dangerosité ne seraient alors pas connue.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-164 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 11
Rajouter après les mots « les unions régionales des professionnels de santé »,
les mots « , les acteurs médico-sociaux et sociaux, les associations de promotion de la santé »
OBJET
Alors que les acteurs médico-sociaux et sociaux, et potentiellement les associations de promotion de la santé, sont présents au sein des communautés professionnelles territoriales de santé, cet amendement propose, en cohérence avec l'esprit du texte, que ces acteurs soient aussi consultés par l'ARS si celle-ci souhaite proposer des initiatives nécessaires à laconstitution d'une telle communauté.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-165 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 19
Rédiger ainsi cet article :
Après le troisième alinéa de l'article L. 1110-3 du code de la santé publique est inséré l'alinéa suivant :
Il appartient au professionnel de santé de prouver que le refus en cause est justifié par des éléments objectifs étrangers à toute discrimination. Cette disposition est applicable également quand le refus de soins est commis à l'encontre d'une personne ayant sollicité les soins dans le but de démontrer l'existence du refus discriminatoire.»
OBJET
Le projet de loi relatif à la santé fixe l'objectif de lutter contre le refus de soins. Pour mieux prendre en compte l'accompagnement de personnes face à un refus de soins objectivé, il est demandé au professionnel d'apporter tout élément de nature à justifier ce refus.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-166 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 19
Rédiger ainsi cet article :
I « Un observatoire national des refus de soins évalue selon les modalités définis par décret le respect du principe de non-discrimination dans l'accès à la prévention ou aux soins. Il est composé de trois collèges représentant des organismes d'assurance maladie, des ordres professionnels et des usagers, dont des associations de santé et de représentants d'usagers.
II « Les pratiques discriminantes pouvant faire l'objet d'une sanction dans les conditions prévues à l'article L 162-1-14-1 du code de la sécurité sociale sont transmises au Directeur général de l'Agence régionale de santé et au Directeur de l'organisme local d'assurance maladie concerné. Un bilan annuel des refus de soins enregistré par l'observatoire est transmis au ministre en charge de la santé et à l'Institution mentionné à l'article 71-1 de la constitution»
OBJET
Les refus de soins, violations du droit et de la déontologie attachée aux professions médicales, sont un phénomène constaté par nombre de rapports et d'enquêtes associatifs ou institutionnels. Ils touchent en premier lieu les personnes en situation de précarité et génèrent des conséquences sérieuses
pour la santé individuelle (renoncements ou retards de soins, aggravation des pathologies, prise en charge en urgence avec complications, ...) et, partant, la
santé collective. Le projet de loi prévoit, dans un objectif affiché de « mieux lutter contre les refus de soins », de confier à l'ordre des médecins l'évaluation du respect du principe de non-discrimination dans l'accès à la prévention et aux soins, notamment en réalisant ou en faisant réaliser des testings. Il est proposé de la confier à un observatoire indépendant, rassemblant représentants de l'assurance maladie, ordres concernés et de représentants d'usagers ou associations de santé.
En outre, le dispositif né de la loi HPST instaurant une procédure de conciliation devant l'organisme d'assurance maladie puis une procédure contentieuse devant le Conseil de l'Ordre n'est pas suffisante. Le Défenseur des Droits appelait d'ailleurs récemment le gouvernement à prendre de réelles mesures pour lutter contre les refus de soins.
Le présent amendement prend la pleine mesure des insuffisances du dispositif actuel. Prenant acte de ce que les contestations sont rares, alors même que l'ampleur et la réalité du phénomène sont amplement démontrées, il propose de définir clairement et strictement la notion de refus de soins, préalable indispensable pour identifier les pratiques discriminatoires. En outre, et parce que les publics en situation de précarité sont les plus touchés par les refus de soins, il renforce l'accessibilité à la contestation des refus de soins en permettant aux associations d'exercer les droits reconnus aux personnes victimes d'un refus de soins, en aménageant la charge de la preuve du refus de soins et en donnant un cadre légal au testing.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-167 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 35
I. A titre exceptionnel, certains dispositifs de santé publique peuvent être utilisés en l'absence d'un cadre légal adapté, lorsque les conditions suivantes
sont remplies :
1° L'efficacité et la sécurité du dispositif de santé publique sont fortement présumées en l'état des connaissances scientifiques et au vu des résultats d'essais auxquels il a été procédé, en France ou à l'international.
2° Le dispositif de santé publique peut contribuer à une amélioration de l'état de santé de la population.
3° Des outils d'évaluation de l'efficacité et de la sécurité du dispositif de santé publique sont proposées, et un rapport remis à la Haute autorité de santé dans les 6 mois avant le terme de l'autorisation temporaire.
L'autorisation temporaire de mise en oeuvre du dispositif de santé publique est valable pour une durée de 6 mois à 5 ans.
II. L'utilisation des dispositifs de santé publique mentionnés au I est éventuellement renouvelable par la Haute autorité de santé à la demande de l'organisme porteur du dispositif en santé publique, pour une durée de 6 mois à 5 ans.
III. Une demande au titre du 2° du I n'est recevable que si l'une des conditions suivantes est remplie :
1° L'évaluation du dispositif de santé publique a fait preuve de l'efficacité et de la sécurité
2° Il n'existe pas de cadre légal ou règlementaire permettant de le passer dans le droit commun
En cas de rejet de l'une de ces demandes, l'autorisation mentionnée au I accordée sur son fondement est retirée.
OBJET
Cet amendement vise à la création « d'autorisations temporaires d'innovation en santé publique », dispositif s'inspirant de ce qui se fait en matière de médicament avec les « Autorisations Temporaires d'Utilisation». L'amendement vise à permettre la mise en place de dispositifs de promotion de la santé, deprévention et de soins innovants, assortis d'une phase d'évaluation structurée, dès lors que les besoins en santé publique seraient identifiés et que des expériences et recherches similaires en France ou à l'international auraient prouvé l'innocuité et l'efficacité. Il s'agit de favoriser l'innovation en santé en facilitant les dérogations pour certaines expérimentations en dehors de protocoles et projets de recherche longs et coûteux.
Cet amendement tire les conséquences d'expériences passées, notamment sur le dépistage rapide communautaire pour lequel le dispositif de recherche (ainsi que les coûts et contraintes liés) avait dû être prolongé de plusieurs mois dans l'attente d'un cadre règlementaire permettant de généraliser l'accès à un outil innovant aujourd'hui reconnu par la présente loi dans l'article 7.
Alors que de nouveaux outils de préventions seront prochainement disponibles en matière de lutte contre le Sida ou les Hépatites (PREP, TROD et autotests...),
ces « ATU de santé publique » pourraient permettre leur accompagnement et déploiement dans de bonnes conditions autour de structures, de méthodes d'intervention et d'évaluation déjà existantes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-168 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 45
Au 1 de l'article L 1143-1, après les mots « un prestataire utilisant l'un de ces produits à leurs obligations légales ou contractuelles », ajouter les mots «, ou un manquement à une obligation légale, réglementaire ou contractuelle d'un professionnel, d'un établissement et réseau de santé, d'un organisme d'assurance maladie, d'une autorité sanitaire ou tout autre organisme participant à la prise en charge. »
Au 2° de l'article L 1143-1, supprimer les mots « ne » et « que ».
Au 2° de l'article L 1143-1, après les mots « dommages corporels », ajouter les mots « moraux et matériels ».
Au 1 de l'article L 1143-3, après le mot « fournisseur », supprimer le mot « ou ».
Au 1 de l'article L 1143-3, après les mots « d'un prestataire », ajouter les mots « d'un professionnel, d'un établissements et réseau de santé, d'un organisme d'assurance maladie, d'une autorité sanitaire ou de tout autre organisme participant à la prise en charge médicale ».
Au 2° de l'article L 1143-3, après les mots « dommages corporels », ajouter les mots « moraux et matériels ».
Au 4° de l'article L 1143-5, substituer les mots « du chef du dommage qu'il a subi » par « du chef du ou des dommages qu'il a subi ».
Au 1° de l'article L 1143-8, substituer le mot « subi » par « été exposé à ».
Au 1 de l'article L 1143-8, ajouter après les mots « dommage corporel » les mots « , matériel ou moral ».
OBJET
L'article 45 du projet de loi santé propose une action de groupe en santé. Il s'agit de permettre à plusieurs personnes victimes de dommages causés par des produits de santé défectueux de porter une action en justice à l'encontre d'un producteur, d'un fournisseur ou d'un prestataire, via une association d'usagers du système de santé agréée. Cette mesure, qui fait notamment suite à l'affaire du médiator, vise à renforcer la capacité des personnes à faire valoir leurs droits à la défense et l'accès à une indemnisation. Il s'agit aussi de sortir d'une logique de dispositifs ad hoc mis en place au coup par coup.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-169 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 36
Rédiger ainsi cet article :
Est créé un article L. 5121-29 bis au code de la santé publique, rédigé ainsi :
« Lorsqu'une spécialité de référence est fournie en quantité ou qualité insuffisante ou à des prix anormalement élevés, la protection des données issues des essais cliniques peut être modifiée par décision du ministre chargé de la santé en vue de l'enregistrement d'une spécialité générique. Cette possibilité s'opère sur la base de résultats d'études de biodisponibilité démontrant la bioéquivalence à la spécialité de référence, moyennant le paiement d'une redevance au fournisseur à l'origine de ces données. »
OBJET
Cette disposition vise à renforcer les moyens de lutte contre le rationnement d'accès dû à des prix excessifs ou des ruptures d'approvisionnement de produits
de santé.
L'article L613-16 du code de la propriété intellectuelle prévoit que le ministre chargé de la propriété industrielle puisse, sur la demande du ministre chargé de la santé, soumettre au régime de la licence d'office un brevet de médicament, un dispositif médical, un dispositif médical de diagnostic in vitro, un produit thérapeutique annexe, leur procédé d'obtention, un produit nécessaire à leur obtention ou un procédé de fabrication d'un tel produit, une méthode de diagnostic ex vivo. Ce régime de licence d'office peut permettre l'usage par un tiers du brevet et notamment la production locale ou l'importation de génériques.
Parce qu'il serait incohérent au regard du droit et de l'action de l'Etat que la loi autorise au titre du droit de la propriété intellectuelle ce qu'elle prévient dans le cadre de la régulation des produits pharmaceutiques, le présent amendement précise qu'en cas de recours à ces dispositions, le ministre en charge de la santé a la possibilité d'autoriser l'enregistrement de ces produits en génériques.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-170 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 37
L'article L. 1121-15 est ainsi modifié :
Avant le troisième alinéa est ajouté : « Les rapports d'étude clinique des recherches biomédicales doivent être rendus publics par l'autorité compétente dans les 30 jours suivant l'octroi de
l'autorisation de mise sur le marché. Les médecins investigateurs de recherches biomédicales sont tenus de notifier l'ensemble des effets indésirables graves survenant pendant les recherches à l'autorité compétente qui doit les rendre publics. »
OBJET
En amont de la décision sur la fixation du prix d'un nouveau médicament et de sa mise sur le marché, les responsables des institutions concernées ainsi que le public dans son ensemble doivent avoir accès à un certain nombre d'informations et de données. Celles-ci doivent permettre l'évaluation la plus objective possible d'un nouveau produit et de son prix au regard de l'intérêt qu'il présente pour les malades (service rendu, effets secondaires) et des investissements qui ont été nécessaires pour le mettre sur le marché.
Il s'agit notamment des rapports d'étude clinique, documents présentant de manière détaillée les résultats des essais cliniques. Leur divulgation permettra de limiter la dissimulation de résultats négatifs par les promoteurs de recherche et de faciliter la construction de contre-expertises. L'Organisation mondiale de la santé s'est d'ailleurs très récemment prononcée sans équivoque sur la nécessité de la divulgation publique des résultats de recherches biomédicales 6.
De leur côté, le Parlement européen et les ministres de la Santé des États membres ont affiché la volonté politique d'une plus grande transparence sur les résultats des essais cliniques en Europe. Ils ont notamment précisé que les rapports d'étude clinique doivent être rendus publics. Ils ont en outre demandé aux États membres de prévoir des sanctions en cas de non-respect de cette obligation. Un nouveau règlement a été adopté en mai 2014.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-171 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 37
Rédiger ainsi cet article :
A l'article L1121-1 du code de la santé publique, est ajouté un 3° ainsi rédigé :
« Chaque année, le gouvernement remet au parlement un rapport présentant les différents types d'outils autre que l'usage de monopole qui ont permis durant l'année écoulée, ou permettraient, d'encourager la recherche et le développement. »
OBJET
Une approche reposant exclusivement sur l'octroi de monopole et de droits exclusifs (brevets, exclusivité des données...), pour encourager et rémunérer l'innovation, confronte le système de santé à des difficultés grandissantes, tant en termes d'innovations manquantes qu'en termes de limitation de l'accès aux traitements innovants. Dans ce contexte, il importe d'explorer la capacité de mécanismes alternatifs qui peuvent se montrer plus efficaces pour financer une innovation répondant à des besoins de santé publique spécifiques tout en assurant son accès durable pour toutes les personnes dont l'état de santé le nécessite.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-172 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 43
Alinéa 11
Après le 11° alinéa de l'article 43 est ajouté l'alinéa suivant :
« Au 4ème alinéa du I de l'article L. 162-17-3 du code de la sécurité sociale, après les mots « assurance maladie complémentaire » sont ajoutés les mots :
« ainsi que deux représentants des associations agréées en application de l'article L.1114-1 du code de santé publique et deux représentants d'associations de consommateurs de lutte contre les inégalités de santé.»
OBJET
La négociation sur le prix du nouveau traitement contre l'hépatite C a agi comme révélateur de dysfonctionnements sur le processus de fixation des prix des médicaments. L'un de ces dysfonctionnements concerne l'absence de démocratie sanitaire dans ce processus, les représentants des usagers et des organisations luttant contre les inégalités de santé étant absents de quasiment toutes les étapes et instances, dont le Comité économique des produits de santé (CEPS).
Le CEPS est l'interlocuteur pour l'Etat de l'industrie pharmaceutique. Il négocie avec elle le prix des produits de santé ainsi que les remises dont elle peut bénéficier. Dans son rapport d'activité 2014, il se donne aussi comme objectif de répondre aux évolutions des besoins des patients, ce qu'il ne parait pas envisageable de faire sans la participation des premiers intéressés.
Alors que l'article 43 de la loi santé vise à renforcer et à systématiser la démocratie sanitaire dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au Comité économique des produits de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-173 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 43 QUATER (NOUVEAU)
Alinéa 1
Avant le premier alinéa de l'article 43 Quater, est ajouté l'alinéa suivant :
Au dernier alinéa de l'article L.161-41 du code de sécurité sociale, ajouter la phrase suivante : « Chaque commission spécialisée comprend au moins un représentant des associations agréées en application de l'article L.1114-1 du code de santé publique. »
OBJET
Les commissions spécialisées de la Haute autorité de santé (HAS) sont un lieu de travail, d'échange, de production d'avis et recommandations. Ces commissions, par les missions de la HAS définies par la loi, sont déterminantes dans la gouvernance du système de santé.
Alors que l'article 43 de la loi santé vise à renforcer et systématiser la démocratie en santé dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au sein des commissions spécialisées de la HAS.
Cet amendement qui se veut large afin de véritablement faire progresser la démocratie en santé, est proposé suite au constat de lacunes en matière de démocratie sanitaire dans le processus de fixation des prix des produits de santé. Ainsi, la commission de la transparence de la HAS évalue les médicaments ayant obtenu leur autorisation de mise sur le marché. Elle donne un avis sur la prise en charge des médicaments, notamment au vu de leur service médical rendu (SMR) ainsi que de l'amélioration du service médical rendu (ASMR), avis déterminants dans la fixation des prix par le CEPS. Alors que cette commission spécialisée est déterminante sur les prix des produits de santé, et par la suite sur leur accès pour les usagers du système de santé, la représentation de ces derniers en son sein s'impose.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-175 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 43 QUINQUIES (NOUVEAU)
Alinéa 8
Après l'alinéa 8, est ajouté l'alinéa suivant : « 4. Les conditions d'accès effectif aux documents transmis par l'industrie pharmaceutique au CEPS en vue de la fixation des prix des produits de santé »
A l'alinéa 9, remplacer « 4 » par « 5 »
A l'alinéa 10, remplacer « 5 » par « 6 »
OBJET
L'article 43 Quinquies du projet de loi de modernisation du système de santé crée un accord-cadre entre associations représentant les usagers du système de santé, les associations de lutte contre les inégalités de santé et le CEPS. L'article définit ce que l'accord-cadre comprend, notamment sur ce qu'il permet, les modalités de fonctionnement ou les conditions de confidentialité.
Le présent amendement vise à préciser que cet accord-cadre définit aussi, et en lien avec les modalités de fonctionnement, les conditions de l'accès effectif aux documents transmis par l'industrie au CEPS. Cet amendement vise à faire que les associations signataires de l'accord-cadre puissent échanger avec le CEPS sur la base d'une information complète, directe et non biaisée, ce dans le cadre des principes de confidentialité aussi posés par l'accord-cadre.
Il s'agit par cet amendement de faire que ce nouvel espace de démocratie en santé puisse être véritablement efficace et ne pas constituer un espace de « concertation de façade », avec un accès insuffisant aux informations et documents.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-176 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE 43 QUINQUIES (NOUVEAU)
Alinéa 11
Après l'alinéa 11 de l'article 43 quinquies est ajouté l'alinéa suivant :
Au I de l'article L. 162-17-4 du code de sécurité sociale, après les mots « syndicats représentatifs des entreprises concernées » sont ajoutés les mots « , après consultation du comité d'interface mentionné à l'article L. 162-17-4-2 du présent code. »
OBJET
L'article 43 Quinquies prévoit la conclusion d'un accord-cadre par le CEPS avec une ou plusieurs associations représentant les malades et les usagers du système de santé agréées au niveau national en application de l'article L. 1114-1 du code de la santé publique et une ou plusieurs associations de lutte contre les inégalités de santé. Cet accord a notamment pour objet de favoriser la concertation et les échanges d'informations concernant la fixation, dans le domaine de compétence du comité, des prix et des tarifs des produits de santé remboursables par l'assurance maladie.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-177 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 43 QUINQUIES (NOUVEAU)
Rédiger ainsi cet article :
Après le quatrième alinéa de l'article L. 162-17-3 du code de la sécurité sociale, il est inséré un alinéa ainsi rédigé :
« Deux députés et deux sénateurs assurant une représentation pluraliste du Parlement, désignés respectivement pour la durée de la législature par l'Assemblée nationale et pour la durée de leur mandat par le Sénat, sont associés aux travaux du Comité économique des produits de santé, sans voix délibérative.
Chaque parlementaire dispose d'un droit d'alerte auprès des Ministères compétents. II peut les saisir pour toute information concernant un fait, une donnée ou une action, dès lors que la méconnaissance de ce fait, de cette donnée ou de cette action lui paraît impacter la politique économique du médicament.
Dans un délai de six mois, les ministères compétents rendent publiques les suites qu'ils apportent aux saisines parlementaires ainsi que les modalités selon lesquelles ils les ont instruites. Ils peuvent entendre publiquement le parlementaire auteur de la saisine ainsi que toute personne intéressée
OBJET
Le médicament représente près de 15% des dépenses de l'assurance maladie, il est un élément déterminant des finances publiques de la France. L'Etat doit donc faire preuve de transparence et permettre de renforcer le contrôle démocratique sur le processus de fixation des produits de santé, notamment par le Parlement dans le cadre de ses missions constitutionnelles. C'est le sens du présent amendement qui propose que deux députés et deux sénateurs représentatifs des équilibres parlementaires soient observateurs au sein
du CEPS, avec un accès à l'ensemble des documents transmis. Si ces parlementaires n'ont pas de droit de vote au sein du CEPS, l'amendement propose en revanche de leur accorder, s'ils en identifient le besoin, un droit d'alerte auprès des ministères de tutelle du CEPS, avec obligation de réponse publique par ces derniers.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-178 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
16 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 43 QUINQUIES (NOUVEAU)
Rédiger ainsi cet article :
Au III de l'article 162-17-3 du code de sécurité sociale, est ajoutée la phrase suivante « Ce rapport fait l'objet d'un débat à l'Assemblée nationale et au Sénat. »
OBJET
Alors que le médicament représente 15% des dépenses de santé en France, le comité économique des produits de santé, en contribuant à l'élaboration de lapolitique économique du médicament et en participant au processus de fixation de son prix, s'en trouve déterminant sur le financement de la sécurité sociale et la pérennité du système de santé. Il doit donc être sujet à un contrôle démocratique renforcé notamment par le Parlement.
Le présent amendement vise à proposer chaque année une présentation et un débat sur l'activité du CEPS. Ces échanges sont par ailleurs un moyen de renforcer l'information des parlementaires dans les travaux sur les projets de loi de financement de la sécurité sociale, notamment en ce qui concerne le contrôle des dépenses en médicaments
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-180 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. ADNOT
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 29
Compléter l'article L. 4362-9-1 du code de la santé publique par l'alinéa suivant :
« Les opticiens-lunetiers et les orthoptistes ayant suivi une formation qualifiante de contactologie sont habilités à pratiquer l'acte d'adaptation des lentilles oculaires de contact, en dehors des cas de prescriptions médicales que l'Assurance Maladie prend en charge, tels que prévus à l'article L 165-1 du code de la sécurité sociale.
Un décret fixera le niveau de formation attendu en contactologie pour autoriser les opticiens-lunetiers et les orthoptistes à pratiquer cette adaptation ».
OBJET
Aujourd'hui, environ 5 % de la population française porte des lentilles de contact, soit environ 3 millions de personnes en France. Ce pourcentage est relativement stable depuis plusieurs années. Pour autant, on ne peut pas dire que les besoins des Français sont satisfaits. En 2014, une étude de l'observatoire Galileo montrait que 30 % des porteurs de lunettes déclaraient être également intéressés par le port de lentilles de contact.
Cette carence s'explique par l'absence, en France, d'une qualité suffisante d'adaptation des lentilles de contact.
L'adaptation consiste à sélectionner la lentille la mieux adaptée au vu de la physiologie de l'oeil, du défaut visuel à corriger et des caractéristiques du patient, à la poser et à apprendre au patient à la poser, et à effectuer un contrôle régulier du centrage de la lentille, de sa mobilité et de sa mouillabilité, puis enfin à vérifier la conformité de la correction visuelle qui en résulte. Elle nécessite un nombre de consultations qui varie selon la complexité de l'adaptation.
En France, l'adaptation de lentilles de contact est considérée comme un acte médical réalisé par les ophtalmologistes. Or, en pratique, on sait qu'il existe de nombreux cas de délégation officieuse de ceux-ci à des professionnels de santé de l'oeil : orthoptistes ou opticiens-lunettiers.
A ce jour, les ophtalmologistes peuvent suivre une formation optionnelle en contactologie via le Diplôme Universitaire de Contactologie de l'Université Paris-Versailles-Saint-Quentin, seul diplôme ouvert aux ophtalmologistes en France. De plus, si environ un tiers d'entre eux (un peu moins de 2000 spécialistes) prescrit des lentilles de contact, ils sont majoritairement parmi les plus âgés des ophtalmologistes et vont massivement cesser leur activité professionnelle dans les 5 à 10 ans qui viennent, d'ici 2025.
Enfin, la répartition des ophtalmologistes est inégale sur le territoire et il y a d'ores-et-déjà de nombreuses zones territoriales avec une faible densité d'ophtalmologistes, voire sans aucun cabinet accessible, ce qui est le cas pour une cinquantaine de bassins de vie en France.
Par ailleurs, un nombre grandissant d'opticiens-lunettiers a acquis une formation complémentaire en contactologie, que ce soit par le biais d'une licence ou d'un master en sciences de la vision, mais aussi via un diplôme universitaire en contactologie. Une quarantaine de formations de ce type existent déjà depuis plusieurs années. La plupart de ces formations sont au moins de niveau licence. Cette formation complémentaire rend particulièrement qualifiés ces professionnels de santé pour la réalisation de l'adaptation des lentilles de contact.
Par conséquent, il est absolument nécessaire que d'autres professionnels de santé oculaire que les ophtalmologistes puissent offrir une solution adéquate aux besoins des patients qui veulent porter des lentilles de contact, en permettant ainsi une délégation de la compétence d'adaptation à d'autres professionnels.
Toutefois, la qualification en contactologie des professionnels de santé de l'oeil qui prennent en charge l'adaptation des lentilles est un prérequis indispensable pour assurer la bonne qualité de celle-ci. Cette délégation ne saurait être possible sans cette garantie de la formation adéquate du professionnel à qui sera délégué l'acte d'adaptation. La mise en place de cette garantie pourra se faire par la concertation entre les professionnels de la santé visuelle.
En outre, l'exclusion du champ de l'adaptation des cas de prescriptions médicales de lentilles de contact que l'Assurance Maladie prend en charge, à savoir l'astigmatisme irrégulier, la myopie égale ou supérieure à 8 dioptries, le strabisme accomodatif, l'aphakie, l'anisométropie à 3 dioptries et le kératocône, permet de n'entraîner aucune surcharge de dépenses. Ces cas particuliers de prescription ne représentent qu'1 à 2% de l'ensemble des adaptations pratiquées chaque année en France.
Tous les autres cas de prescriptions, à savoir quasiment la totalité des cas, ne rentrent pas dans la liste des produits et prestations remboursables telle que prévue par l'article L 165-1 du code de la sécurité sociale.
Cet amendement vise donc à permettre à certains orthoptistes et opticiens-lunetiers qualifiés en contactologie d'assurer, sous couvert d'une délégation de soins des ophtalmologistes, l'adaptation des lentilles de contact au bénéfice de la santé visuelle de proximité des Français.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-181 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 18
Après l'article 18, insérer un article additionnel ainsi rédigé :
Les deux premières phrases du premier alinéa de l'article L. 861-2 du code de la sécurité sociale sont remplacées par trois phrases ainsi rédigées :« Le revenu fiscal de référence est pris en compte pour la détermination du droit à la protection complémentaire en matière de santé, après déduction des charges consécutives aux versements des pensions et obligations alimentaires, à l'exception du revenu de solidarité active, de certaines prestations à objet spécialisé et de tout ou partie des rémunérations de nature professionnelle lorsque celles-ci ont été interrompues. Toutefois à titre dérogatoire, seules les ressources des trois derniers mois peuvent être prises en compte pour l'ouverture du droit. Un décret en Conseil d'État fixe la liste de ces prestations et rémunérations, les situations dans lesquelles ne sont prises en compte que les ressources des trois derniers mois ainsi que les modalités particulières de détermination des ressources provenant d'une activité non salariée. »
OBJET
Le système actuel d'évaluation des ressources sur douze mois glissants est à la fois complexe pour les demandeurs, dans un contexte de montée du travail précaire (temps partiel, employeurs multiples, alternance de périodes de chômage et d'emploi), et lourd pour les services instructeurs, la vérification des pièces étant faite manuellement pour l'essentiel. Pour les personnes ayant plusieurs employeurs et enchaînant les contrats de courte durée, les dossiers, à renouveler chaque année, peuvent atteindre plus d'une centaine de pages.
Cet amendement propose donc d'utiliser plutôt le revenu fiscal de référence de l'année n-1 en 2016, puis n à partir de 2017 si le prélèvement à la source entre en vigueur, en mobilisant toutes les possibilités de transmission dématérialisée et d'interconnexion avec les services fiscaux comme cela peut déjà exister pour les revenus figurant sur la déclaration pré-remplie de l'impôt sur le revenu. Cette piste est d'ailleurs suivie par le SGMAP (Secrétariat Général pour la modernisation de l'action publique) dans le cadre de l'expérimentation qu'il a mené en Loire Atlantique et en Seine-et-Marne sur le non-recours aux droits sociaux. Cette solution allégera considérablement l'instruction des dossiers en supprimant l'examen des ressources des douze derniers mois. Le seul inconvénient est « l'effet retard » qui peut intervenir en cas de changement brutal de situation (licenciement, divorce, etc.). Dans ces cas là, il serait possible, à titre dérogatoire, d'ouvrir les droits en se basant sur les justificatifs de ressources des trois mois précédant la demande.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-183 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 18 BIS (NOUVEAU)
Après l'article 18 bis, insérer un article additionnel ainsi rédigé :
I. - L'article L. 861-1 du code de la sécurité sociale est complété par un alinéa ainsi rédigé :
« Ouvre également droit à la couverture complémentaire mentionnée au premier alinéa le bénéfice du droit mentionné au quatrième alinéa de l'article L. 262-2 du code de l'action sociale et des familles. »
II. - Le I entre en vigueur à compter du 1er septembre 2015.
OBJET
Les droits à la CMU-c sont théoriquement ouverts dans un délai de deux mois après le dépôt du dossier complet de demande et pour une période d'un an renouvelable. Or, la constitution d'un dossier complet par les demandeurs est complexe, surtout pour le public visé qui est particulièrement touché par la précarité ; l'instruction, chaque année, de la demande par la caisse d'assurance maladie entraîne des lourdeurs administratives terribles et des coûts importants de gestion. Ces coûts sont évitables pour une partie des bénéficiaires de la CMU-c, ceux qui sont allocataires du RSA-socle, puisque les conditions de ressources du second sont inférieures à celles de la première. D'ailleurs, aux termes de l'article L.861-2 du code de la sécurité sociale, les allocataires du RSA socle sont « réputés satisfaire aux conditions » permettant de bénéficier de la CMU-c. Si la corrélation entre le nombre de bénéficiaires du RSA socle et de la CMU-c est particulièrement forte, on estime cependant à 30% le nombre de bénéficiaires du RSA socle qui n'ont pas fait valoir leurs droits à la CMU-c (soit un peu moins de 500 000 personnes) et cette proportion est même de 40% en Ile-de-France.
Il est donc nécessaire de tirer toutes les conclusions de ce lien entre RSA-socle et CMU-c, en rendant automatique l'ouverture et le renouvellement des droits à la CMU-c pour les allocataires du RSA socle. Selon les informations recueillies durant la mission que l'auteure de cet amendement a menée pour le Premier Ministre au printemps et à l'été 2013 sur l'accès aux droits et aux soins des plus précaires, les systèmes informatiques permettront, dans les semaines à venir, aux CPAM et aux CAF d'échanger les informations nécessaires pour mettre en place cette mesure. Il est inutile que les CPAM recommencent le travail de vérification des ressources déjà réalisé par les CAF. Cet amendement serait donc source d'économies pour les CPAM.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-184 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 18 BIS (NOUVEAU)
Après l'article 18 bis, insérer un article ainsi rédigé :
Au 5ème alinéa de l'article L.861-5 du Code de sécurité sociale, les mots « pour une période d'un an renouvelable » sont remplacés par les mots « pour une période de 3 ans renouvelables ». Un sixième alinéa est créé : « Le renouvellement du bénéfice de la protection complémentaire en matière de santé est automatique. Les modalités de l'éventuel contrôle a posteriori du bien-fondé de ce renouvellement sont prévues par décret. ».
OBJET
Le projet de loi présenté ne prévoit aucune mesure de simplification de l'accès aux droits, alors même que de nombreux rapports et acteurs institutionnels attestent que la complexité et la longueur du parcours d'ouverture des droits génèrent des retards de soins ou du non recours aux droits. La courte durée des droits à la CMU-C cumulée à la complexité des démarches ainsi qu'aux délais d'instruction pour en bénéficier peut en outre placer ses potentiels bénéficiaires en situation de démarche administrative permanente. Le véritable parcours du combattant que constituent les démarches d'ouverture des droits à la couverture maladie complémentaire pour des personnes cumulant les difficultés impose que soient pensées des solutions de simplification. Le projet de loi relatif à la santé faisant l'impasse sur cet objectif de simplification, le présent amendement propose d'espacer les renouvellements de droits à la CMU-C et ainsi d'allonger la durée de droits à la CMU-C de un à trois ans.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-185 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 18 BIS (NOUVEAU)
Après l'article 18 bis, insérer un article ainsi rédigé :
Le Gouvernement présente au Parlement dans un délai d'un an à compter de la promulgation de la présente loi un rapport d'information qui évalue le coût et les bénéfices, financiers et sociaux, d'une élévation du plafond de ressources de la couverture maladie universelle complémentaire au niveau des ressources des bénéficiaires de l'allocation de solidarité aux personnes âgées et de l'allocation aux adultes handicapés.
OBJET
Les plafonds mensuels des montants de l'ASPA et de l'AAH s'établissent respectivement à 800 euros et 800,45 euros (personne seule vivant en métropole), soit 80 euros et 80,45 euros au dessus du plafond de ressources de la CMU-c. Ces montants restent, en dépit du rattrapage substantiel opéré ces dernières années, très en-deçà du seuil de pauvreté (977 euros).Le fait de ne pas octroyer la CMU-c aux bénéficiaires de ces minima sociaux est une forme d'injustice, car après avoir payé une complémentaire pour ceux qui le peuvent, leur reste à vivre est de peu supérieur à celui des personnes qui bénéficient de la CMU-c. C'est aussi une source de situations inextricables, le bénéfice de l'AAH, faisant suite à l'aggravation d'un handicap, se traduisant par une exclusion du bénéfice de la CMU-c.Plusieurs autorités le confirment : le plafond de ressources de la CMU-C a été sciemment fixé au dessus des plafonds mensuels des montants de l'ASPA et de l'AAH, afin de limiter le coût de ce dispositif. Cependant, il est incontestable que cette élévation du plafond améliorait par ailleurs le recours aux soins des nouveaux bénéficiaires, faisant ainsi reculer le renoncement aux soins et les retard de soins.D'après une étude récente menée par le SGMAP en partenariat avec le cabinet Booz et Company, le recours à la CMU-c permet ainsi de générer une économie de 1 000 euros par an et par foyer, et de 300 euros par an pour le recours à l'ACS, chiffres à rapprocher, pour la CMU-c des 435 euros dépensés chaque année en moyenne par bénéficiaire. Si l'on en juge les difficultés à trouver des études scientifiques précises sur le sujet, on comprend que ce type d'analyse n'a que trop peu été privilégiée par le passé. On peut le regretter s'agissant des populations les plus fragiles, peu réceptives aux messages de prévention et dont le mode de recours au système de soins est particulier.L'idée de ce rapport serait donc de développer ce type d'analyse, très important pour l'avenir de nos politiques publiques.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-186 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 18 BIS (NOUVEAU)
Après l'article 18 bis, insérer un article ainsi rédigé :
Le Gouvernement remet au Parlement, avant le 1er septembre 2016, un rapport visant à étudier le coût pour les finances sociales du non recours.Ce rapport détaille les coûts sociaux directs et indirects pour les personnes mais aussi pour la collectivité de ce phénomène qui prend de l'ampleur.
OBJET
Une analyse trop rapide pourrait conclure que le non recours aux aides sociales se traduit par une non dépense publique et donc à terme par des économies pour la sécurité sociale.
Le phénomène est en réalité beaucoup plus complexe que cela, puisque cette non dépense publique peut être destructrice de richesses au sens où lelle entraînera une non dépense privée et que cela produit des conséquences macro-économiques en chaîne.
Le Secrétariat général pour la modernisation de l'action publique (le SGMAP) - conçu pour tenir le rôle de conseil auprès du Gouvernement dans l'élaboration, la conduite et le suivi du programme global de réforme - explique également très bien comment en s'attaquant aux obstacles qui constituent ce parcours du combattant de l'accès aux soins, on améliore l'état de santé global de la population et que cela dégage un gisement d'économies qu'ils appellent « le gisement moins de maladies ».
Améliorer le recours aux aides sociales a donc un coût immédiat pour les finances de la sécurité sociale, mais se traduit à moyen et à long terme par des économies qu'il s'agit d'estimer et de mettre en parallèle.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-187 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 21 TER (NOUVEAU)
I. - Au deuxième alinéa de cet article, remplacer les mots:
la médiation sanitaire
par les mots:
la médiation sociale dans le secteur ?sanitaire
II- Au troisième alinéa de cet article, remplacer les mots:
la médiation sanitaire
par les mots:
la médiation sociale dans le secteur ?sanitaire
III- Au cinquième alinéa de cet article, remplacer les mots:
la médiation sanitaire
par les mots:
la médiation sociale dans le secteur ?sanitaire
OBJET
Lors de sa mission parlementaire sur l'accès aux soins des plus démunis, l'auteure de cet amendement a pu prendre conscience de l'importance des dispositifs de médiation sanitaire et sociale, qui visent à améliorer l'accès aux droits, à la prévention et aux soins.
Les professionnels de la médiation sanitaire travaillent à la fois avec les patients, les professionnels de santé, les administrations et les services publics. Ils jouent le rôle d'interface pour construire à terme un accès facilité au système de droit commun.
L'article 21 ter du projet de modernisation de notre système de santé évoque ce sujet en le restreignant à la « médiation sanitaire ». Or souvent, la santé du patient et son évolution est indissociable de sa situation sociale. Et cela est d'autant plus vrai pour les personnes en situation de vulnérabilité.
L'expérience montre d'ailleurs que la non coordination médicale avec le secteur sociale rend le parcours de soin chaotique et augmente les dépenses de santé.
Cet amendement vise donc à considérer la médiation à la fois dans son aspect sanitaire et dans son aspect social, en parlant de « médiation sociale dans le secteur sanitaire ».
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-188 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 15
Avant l'article 15, insérer un article additionnel ainsi rédigé:
L'article L1411-11 du code de la santé publique est ainsi modifié:
Au sixième alinéa de cet article, après les mots :
sécurité sociale
insérer les mots :
les permanences d'accès aux soins de santé mentionnées à l'article L. 6111-1-1 du code de la santé publique, des services de protection maternelle et infantile.
OBJET
L'offre liée à la permanence des soins de premier recours est assurée en premier lieu par les professionnels de santé habilités. Les médecins généralistes et les centres de santé ont à ce titre un rôle particulier mais d'autres professionnels contribuent à la lutte contre les inégalités sociales et territoriales de santé. Ainsi, les permanences d'accès aux soins de santé ainsi que les services de protection maternelle et infantile concourent indéniablement à l'offre de soins de premier recours et doivent être reconnus en tant que tels pour assurer une meilleure coordination territoriale des professionnels.
Cet amendement prolonge la proposition n°21 du rapport «l'accès aux soins des plus démunis: 40 propositions pour un choc de solidarité» d'Aline Archimbaud, qui invitait notamment à «protéger et developper les PASS».
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-189 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 26
A l'article 26, rédiger ainsi le onzième alinéa:
Art. L. 6111-1-1.- Dans le cadre de la mise en oeuvre du projet régional de santé, les établissements de santé mettent en place des permanences d'accès aux soins de santé, qui comprennent notamment des permanences d'orthogénie, adaptées aux personnes en situation de précarité visant à faciliter, par un accompagnement soignant et social, leur accès au système de santé, aux réseaux institutionnels ou associatifs d'accueil et d'accompagnement social, et à les accompagner dans les démarches nécessaires à la mise en oeuvre de leurs droits. À cet effet, ils concluent avec l'État des conventions prévoyant, en cas de nécessité, la prise en charge des consultations externes, des actes diagnostiques et thérapeutiques ainsi que des traitements qui sont délivrés gratuitement à ces personnes et notamment à celles qui ne bénéficient pas d'une couverture médicale.
OBJET
Créées au sein des établissements de santé, les permanences d'accès aux soins de santé (PASS) sont des dispositifs essentiels pour l'accès aux soins des personnes en situation de précarité. Elles sont un outil indispensable pour rendre effectif les objectifs prioritaires du projet de loi de réduction des inégalités sociales et territoriales de santé. Elles offrent un accès aux soins et un accompagnement social aux patients les plus démunis, notamment ceux qui ne bénéficient pas d'une couverture sociale, dans la perspective d'un retour à l'offre de soins de droit commun. Pour les établissements de santé, elles contribuent également à organiser en interne le repérage de ces patients et à assurer un accompagnement santé construit dans le cadre d'un partenariat élargi (acteurs de la santé, du social et du médico-social). Or, on constate aujourd'hui des disparités dans la mise oeuvre de ces permanences de soins sur les territoires : certaines n'accueillent que des personnes ayant des droits ouverts et l'accès sans frais aux consultations de médecine générale, aux médicaments, aux actes techniques (analyses biologiques, examens radiologiques) et aux services d'interprétariat n'est pas toujours possible.
Conformément aux objectifs défendus dans le plan pluriannuel de lutte contre la pauvreté et l'inclusion sociale, cet amendement vise donc à garantir un maillage territorial de qualité et de proximité au travers d'une définition plus complète de ces permanences qui reconnaît l'accès aux soins pour tous et l'inscription de la PASS dans un partenariat institutionnel et associatif élargi.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-190 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 46 BIS (NOUVEAU)
Avant l'article 46 bis, insérer un article additionnel ainsi rédigé:
Rédiger comme suit l'article L. 1141-4 du code de la santé publique :
"Art. L. 1141-4 - La Commission de suivi et de propositions de la Convention mentionnée au 10° de l'article L.1141-2-1 remet chaque année au Gouvernement et au Parlement un rapport rendu public sur son activité, l'application de la Convention et sur les nouvelles mesures adoptées en vue d'améliorer l'assurance et l'accès à l'emprunt des personnes présentant un risque aggravé de santé. Ce rapport comporte, le cas échéant, des propositions de nature à parfaire le dispositif conventionnel, législatif ou réglementaire existant.
Un décret en Conseil d'Etat définit les conditions d'application du présent article ainsi que les sanctions applicables en cas de manquement à la présente obligation."
OBJET
Dans le cadre des assurances exigées par les banques lors de la souscription d'un prêt (immobilier, professionnel ou à la consommation), il est demandé au candidat de remplir un questionnaire de santé.
Depuis 2006, lorsque ce dernier présente un risque de santé aggravé - affection de longue durée telle que le cancer, pathologie chronique, etc. - au cours des vingt dernières années, il sort du cadre général pour entrer dans celui de la Convention dite AERAS ( S'Assurer et Emprunter avec un Risque de Santé Aggravé). Le candidat à l'emprunt doit ainsi fournir des informations complémentaires très détaillées sur son dossier médical et sa demande fait l'objet d'un examen plus individualisé.
Dans la pratique cette convention se révèle très peu protectrice pour les emprunteurs concernés. Premièrement, la notion de risque aggravé de santé est considérée de façon très extensive puisqu'elle s'étend jusqu'à 20 ans après la fin des traitements médicaux au mépris des avancées de la médecine.Deuxièmement, les conditions d'assurance sont extrêmement variables et opaques. Certains emprunteurs se voient opposer un refus, d'autres des surprimes très importantes pouvant aller jusqu'à plus 300% et/ou des exclusions de garanties (souvent décès ou nouveau cancer).Enfin, la voie conventionnelle choisie ne permet pas de véritable contrôle des organismes d'assurance. Les différents rapports qui doivent être publiés périodiquement ne le sont nullement. C'est notamment le cas de la Commission de suivi et de propositions qui doit normalement publier et rendre public un rapport chaque année et dont le dernier date de 2009.
Le Projet de loi Santé constitue donc une formidable opportunité pour le législateur d'être le garant de la mise en oeuvre d'un droit à l'oubli digne de ce nom en complétant, en précisant et en encadrant le dispositif AERAS afin de protéger les plus faibles et de garantir aux anciens malades le droit de retrouver toute leur place dans la société.
C'est pourquoi cet amendement propose de préciser et de renforcer l'obligation d'information et de suivi indispensable - prévue par la Convention AERAS et à l'article L.1141-4 du code de la santé publique mais très imparfaitement appliquée - en lui conférant une valeur législative et en prévoyant des sanctions en cas de manquement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-191 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 45
Après l'article 45, insérer un article additionnel ainsi rédigé:
À la fin de l'article 1386-12 du code civil, les mots :
ou par les produits issus de celui-ci
sont remplacés par les mots :
,par les produits issus de celui-ci ou par un produit de santé à usage humain.
OBJET
La loi du 18 mai 1998 a transposée la directive européenne sur la responsabilité liée aux produits défectueux (Directive 85/374/CEE du Conseil du 25 juillet 1985). Elle fonde la responsabilité des fabricants de produits de santé, sur les articles 1386-1 et suivants du Code Civil pour les produits mis en circulation après le 20 mai 1998.Afin de rechercher la responsabilité d'un fabricant de produits de santé, la victime d'un dommage corporel doit prouver son dommage, le défaut du produit et le lien de causalité entre ce dernier et le dommage subi.Or, la directive européenne a prévu pour le fabricant une exonération de responsabilité en cas de risque de développement. Cette disposition a été transposée en droit français dans article 1386-12 du Code civil, moyennant une exception spécifiquement nationale : cette exonération ne peut s'appliquer lorsque « le dommage a été causé par un élément du corps humain ou par les produits issus de celui-ci. »
Hormis l'exception précédemment mentionnée, cette exonération peut s`appliquer dès lors que le fabricant peut démontrer que l'état des connaissances scientifiques et techniques au moment de la mise sur le marché ne permettait pas de déceler le défaut du produit.Pourtant, la transposition de cette disposition était optionnelle et tout état peut choisir de maintenir dans sa législation que le producteur est responsable, même s'il prouve que l'état des connaissances scientifiques et techniques au moment de la mise en circulation du produit par lui ne permettait pas de déceler l'existence du défaut. , Le Luxembourg, la Finlande ont conservé la responsabilité pour risque de développement aux médicaments et produits alimentaires pour la consommation humaine, la Norvège ne l'a pas transposée et l'Allemagne maintient un régime dérogatoire en matière de médicaments qui exclut l'exonération pour risque de développement.Le présent amendement a pour objet d'étendre les exceptions posées à cette exonération de responsabilité, ainsi que le permet la directive européenne, à l'ensemble des produits de santé à usage humain. En effet, il n'est ni justifiable, ni acceptable, que le risque industriel lié à la commercialisation de ces produits repose sur les épaules du patient, pour qui le risque représente une charge économique souvent disproportionnée alors qu'elle est parfaitement supportable par l'industriel, comme l'ont montré les récents scandales sanitaires.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-192 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 45
Après l'article 45, un article additionnel est ainsi rédigé:
L'article 1386-9 du code civil est complété par un alinéa ainsi rédigé :
« S'agissant des produits de santé à usage humain, le demandeur doit prouver l'imputabilité du dommage au produit. Il peut le faire par tous moyens, notamment par des indices de nature sémiologique, clinique ou chronologique. L'imputabilité est présumée quand des études épidémiologiques ou de pharmacovigilance établissent suffisamment que la prise du produit en cause entraîne le risque de réalisation du dommage dont la réparation est demandée. Elle est également présumée lorsque le producteur du produit en notifie le risque dans la présentation du produit. »
OBJET
Chaque nouveau scandale sanitaire révèle la difficulté des victimes à rapporter la preuve du défaut d'un produit de santé et des conséquences de sa prise sur leur état de santé. Or, si la victime peut le plus souvent établir sans trop de difficulté son dommage et la prise d'un produit de santé, la recherche d'une preuve scientifique empêche longtemps l'établissement d'un lien de causalité certain.
Le présent amendement a pour objet de faciliter l'établissement du lien de causalité entre l'utilisation d'un produit de santé et le dommage subi par le patient. La démonstration du lien de causalité doit être facilitée sous peine que trop de victimes ne puissent être indemnisées.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-193 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 21
Après l'article 21, un article additionnel est ainsi rédigé:
Le premier alinéa de l'article L. 1111-1-1 du code de santé publique est complété par un paragraphe ainsi rédigé:
« En relation avec les autorités compétentes de l'Etat et des collectivités territoriales, il assure l'information du public sur les financements publics, les subventions et les crédits d'impôt dont bénéficient les entreprises exploitant le médicament, ainsi que sur les partenariats public-privé qui les lient aux institutions publiques. Ces informations lui sont transmises par l'entreprise et le Comité économique des produits de santé. »
OBJET
Cet amendement met en oeuvre un dispositif d'information du patient et de l'ensemble des citoyens, afin d'assurer la transparence sur les soutiens et les avantages financiers dont bénéficient les entreprises pharmaceutiques.L'article L. 1111-1-1 du code de la santé publique prévoit la création d'un service public, placé sous la responsabilité du ministre en charge de la santé et ayant pour mission la diffusion la plus large et gratuite des informations relatives à la santé. Afin de prolonger les avancées récentes en matière de communication au public et de transparence de la base Renouncement, et de permettre des relations transparentes et respectueuses de l'intérêt général entre institutions de l'Etat et entreprises pharmaceutiques, il est essentiel de rendre largement disponibles, dans une forme intelligible, les soutiens financiers et avantages octroyés par le secteur public à ces entreprises. Selon l'article 36 de la présente loi, le Comité économique des produits de santé doit obtenir certaines informations des entreprises dans le cadre des conventions conclues avec elles : il pourra alors les transmettre.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-194 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 43
Après le onzième alinéa de l'article 43 est ajouté l'alinéa suivant :
"Au 4ème alinéa du I de l'article L. 162-17-3 du code de la sécurité sociale, après les mots:
assurance maladie complémentaire
sont ajoutés les mots :
ainsi que deux représentants des associations agréées en application de l'article L.1114-1 du code de santé publique et deux représentants d'associations de lutte contre les inégalités de santé."
OBJET
La négociation sur le prix du nouveau traitement contre l'hépatite C a agi comme révélateur de dysfonctionnements sur le processus de fixation des prix des médicaments. L'un de ces dysfonctionnements concerne l'absence de démocratie sanitaire dans ce processus, les représentants des usagers et des organisations luttant contre les inégalités de santé étant absents de quasiment toutes les étapes et instances, dont le Comité économique des produits de santé (CEPS).Le CEPS est l'interlocuteur pour l'Etat de l'industrie pharmaceutique. Il négocie avec elle le prix des produits de santé ainsi que les remises dont elle peut bénéficier. Dans son rapport d'activité 2014, il se donne aussi comme objectif de répondre aux évolutions des besoins des patients, ce qu'il ne parait pas envisageable de faire sans la participation des premiers intéressés. Alors que l'article 43 de la loi santé vise à renforcer et à systématiser la démocratie sanitaire dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au Comité économique des produits de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-195 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 43 QUINQUIES (NOUVEAU)
Après l'article 43 quinquies, insérer un article additionnel ainsi rédigé:
Après le quatrième alinéa de l'article L. 162-17-3 du code de la sécurité sociale, il est inséré un alinéa ainsi rédigé :
"Deux députés et deux sénateurs assurant une représentation pluraliste du Parlement, désignés respectivement pour la durée de la législature par l'Assemblée nationale et pour la durée de leur mandat par le Sénat, sont associés aux travaux du Comité économique des produits de santé, sans voix délibérative. Chaque parlementaire dispose d'un droit d'alerte auprès des Ministères compétents. II peut les saisir pour toute information concernant un fait, une donnée ou une action, dès lors que la méconnaissance de ce fait, de cette donnée ou de cette action lui paraît impacter la politique économique du médicament.Dans un délai de six mois, les ministères compétents rendent publiques les suites qu'ils apportent aux saisines parlementaires ainsi que les modalités selon lesquelles ils les ont instruites. Ils peuvent entendre publiquement le parlementaire auteur de la saisine ainsi que toute personne intéressée."
OBJET
Le médicament représente près de 15% des dépenses de l'assurance maladie, il est un élément déterminant des finances publiques de la France. L'Etat doit donc faire preuve de transparence et permettre de renforcer le contrôle démocratique sur le processus de fixation des produits de santé, notamment par le Parlement dans le cadre de ses missions constitutionnelles.
C'est le sens du présent amendement qui propose que deux députés et deux sénateurs représentatifs des équilibres parlementaires soient observateurs au sein du CEPS, avec un accès à l'ensemble des documents transmis. Si ces parlementaires n'ont pas de droit de vote au sein du CEPS, l'amendement propose en revanche de leur accorder, s'ils en identifient le besoin, un droit d'alerte auprès des ministères de tutelle du CEPS, avec obligation de réponse publique par ces derniers.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-196 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 47
Après l'article 47, insérer un article additionnel ainsi rédigé:
Après l'article L.162-16-4 du code de la sécurité sociale est ajouté un article L.162-16-4-2 :
« L'entreprise exploitant le médicament remet un rapport annuel à la direction de la sécurité sociale détaillant médicament par médicament le prix de vente au public, le prix réel et la justification du différentiel entre prix de vente et prix réel.
Les informations transmises sont auditées par un auditeur indépendant. La direction de la sécurité sociale rend publiques sur son site internet ces informations.»
OBJET
Cet amendement propose de rendre publics le prix réel des médicaments ainsi que la justification du différentiel entre prix de vente et prix réel.Alors que le médicament représente près de 15% des dépenses de l'assurance maladie, les politiques et les négociations qui lui sont liées sont trop souvent confidentielles et les informations publiques incomplètes. L'accès à une information complète, notamment sur les différences entre prix facial et prix réel suite aux diverses remises (taux L, clauses et remises spécifiques, dispositifs alternatifs de conventions, contrats de performance...), permettrait une vision éclairée pour les parlementaires et la société civile sur les finances publiques et sur la politique publique du médicament.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-197 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 43 TER (NOUVEAU)
Avant l'alinéa 1 de l'article 43 Ter, ajouter les paragraphes additionnels suivants :
L'article L1451-1 du code de la santé publique est ainsi modifié :
Après le quatrième aliéna est inséré :
"I. - Les membres des commissions et conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale, ainsi que les dirigeants, personnels de direction et d'encadrement et les membres des instances collégiales, des commissions, des groupes de travail et conseils des autorités et organismes mentionnés aux articles L. 1123-1, L. 1142-5, L. 1142-22, L. 1222-1, L. 1313-1, L. 1413-2, L. 1415-2, L. 1417-1, L. 1418-1, L. 1431-1, L. 3135-1 et L. 5311-1 du présent code, à l'article L. 161-37 du code de la sécurité sociale, à l'article 5 de la loi n° 2001-398 du 9 mai 2001 créant une Agence française de sécurité sanitaire environnementale et à l'article L592-2 du code de l'environnement, sont tenus, dans les deux mois qui suivent leur nomination, d'adresser à l'autorité compétente une déclaration exhaustive, exacte et sincère de leur situation patrimoniale concernant la totalité de leurs biens propres ainsi que, le cas échéant, ceux de la communauté ou les biens indivis. Ces biens sont évalués à la date du fait générateur de la déclaration comme en matière de droits de mutation à titre gratuit.Durant l'exercice de ses fonctions, chacune des personnes dont la situation patrimoniale ou les intérêts détenus connaissent une modification substantielle en fait, dans le délai d'un mois, déclaration à l'autorité compétente.
II. La déclaration de situation patrimoniale porte sur les éléments suivants :
1° Les immeubles bâtis et non bâtis ;
2° Les valeurs mobilières ;
3° Les assurances-vie ;
4° Les comptes bancaires courants ou d'épargne, les livrets et les autres produits d'épargne ;
5° Les biens mobiliers divers d'une valeur supérieure à un montant fixé par voie réglementaire ;
6° Les véhicules terrestres à moteur, bateaux et avions ;
7° Les fonds de commerce ou clientèles et les charges et offices ;
8° Les biens mobiliers, immobiliers et les comptes détenus à l'étranger ;
9° Les autres biens ;
10° Le passif.
Le cas échéant, la déclaration de situation patrimoniale précise, pour chaque élément mentionné aux 1° à 10° du présent II, s'il s'agit de biens propres, de biens de la communauté ou de biens indivis. Les déclarations de situation patrimoniale déposées en application du quatrième alinéa du I comportent, en plus des éléments mentionnés aux mêmes 1° à 10°, une présentation des événements majeurs ayant affecté la composition du patrimoine depuis la précédente déclaration.
III. Un décret en Conseil d'Etat, pris après avis de la Commission nationale de l'informatique et des libertés, précise le modèle et le contenu des déclarations prévues aux I et II et fixe leurs conditions de mise à jour et de conservation.
IV. Lorsque l'autorité compétente n'a pas reçu les déclarations de situation patrimoniale dans les délais prévus au I, elle adresse à l'intéressé une injonction tendant à ce qu'elles lui soient transmises dans un délai d'un mois à compter de la notification de l'injonction.La même procédure est applicable en cas de déclaration incomplète ou lorsqu'il n'a pas été donné suite à une demande d'explications adressée par l'autorité compétente en application du II de l'article 20."
OBJET
Il a été mis en évidence à de nombreuses reprises récemment que les hauts fonctionnaires et les membres de commissions en position de prendre part à des décisions concernant l'évolution des régulations pharmaceutiques ou la commercialisation et l'utilisation de médicaments peuvent être soumis à de fortes pressions et éventuels conflits d'intérêt.Tant par soucis de transparence qu'afin de lutter contre les tentatives de corruption et les conflits d'intérêt, cet amendement complète les dispositions prévu par l'article 43 ter introduisant les articles L. 1451-4, L.14511 et L.1451-3 au code de la santé publique. Il prévoit que, de la même façon que cette mesure s'impose aux membres de gouvernement, par l'article 4 de la loi n° 2013-907 du 11 octobre 2013 relative à la transparence de la vie publique, les personnes mentionnées à l'article L. 1451-1 adressent personnellement au président de la Haute Autorité pour la transparence de la vie publique, une déclaration de leur situation patrimoniale, dans les deux mois qui suivent leur nomination. En cas de modification substantielle de cette situation en cours d'exercice, ces personnes doivent en faire déclaration dans un délai d'un mois à la Haute Autorité. Les personnes concernées sont les membres des commissions et conseils siégeant auprès des ministres chargés de la santé et de la sécurité sociale ainsi que les dirigeants, personnels de direction et d'encadrement et les membres des instances collégiales, des commissions, des groupes de travail et conseils des autorités et organismes mentionnés aux articles L. 1123-1, L. 1142-5, L. 1142-22, L. 1222-1, L. 1313-1, L. 1413-2, L. 1415-2, L. 1417-1, L. 1418-1, L. 1431-1, L. 3135-1 et L. 5311-1 du présent code, à l'article L. 161-37 du code de la sécurité sociale, à l'article 5 de la loi n° 2001-398 du 9 mai 2001 créant une Agence française de sécurité sanitaire environnementale et à l'article L592-2 du code de l'environnement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-198 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 13
Après l'alinéa 27 de cet article, insérer la phrase suivante:
Un programme relatif au maintien dans le logement et d'accès au logement et à l'hébergement accompagné est développé pour les personnes en souffrance psychique qui en ont besoin.
OBJET
De plus en plus de personnes souffrent de troubles psychiques dans une société qui se précarise. Une des conséquences majeures, qui contribue à aggraver leur situation, est de ne plus pouvoir conserver leur « chez soi » ou d'y accéder. Ainsi, les bailleurs sociaux, tout comme les travailleurs sociaux, se disent démunis face à la progression de ces situations et n'ont pas toujours les réponses adaptées aux troubles du comportement. En ce qui concerne le domaine de la santé mentale, 30 % des personnes restent hospitalisées en psychiatrie car elles ne parviennent pas à accéder à un « chez soi ». Ces personnes sont pour la plupart considérées comme « incapables d'habiter ». La réalité peut pourtant être tout autre, comme le démontrent certaines expériences. Le « chez soi » constitue un facteur majeur de stabilisation de ces personnes. Le logement ou l'hébergement n'est bien sûr pas suffisant en soi, s'il ne leur est pas proposé un accompagnement par une diversité d'acteurs coordonnés. L'enjeu de santé publique que représentent le maintien et l'accès au logement des personnes en souffrance psychique, justifie l'adoption d'un projet régional spécifique au maintien dans le logement et à l'accès au logement et à l'hébergement des personnes en souffrance psychique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-199 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 1ER
Après l'alinéa 38 de cet article, insérer les alinéas suivants ainsi rédigés:
I ter. - L'article L. 1311-6 du même code est complété par un alinéa ainsi rédigé :
« Ce plan est intégré à la stratégie nationale de santé définie à l'article L. 1411-1 et mis en oeuvre avant le 1er janvier 2020. »
OBJET
Cet amendement vise à garantir la place de la santé-environnementale au coeur de la stratégie nationale de santé et à l'application du troisième plan national santé-environnement (2015-2019) avant la définition du quatrième PNSE.
La question de la santé-environnementale est indissociable du constat fait par l'OMS (Déclaration de New York, 2011) d'une épidémie mondiale de maladies chroniques.
La comparaison avec le Japon, pays au niveau développement et système d'assurance maladie similaire, est instructive : selon le rapport de l'OMS sur les maladies non transmissibles (2011), le taux de maladies chroniques (pour 100 000 personnes) est de 419 pour la France contre 337 au Japon. On peut en déduire que si la France avait le même taux de maladies non transmissibles que le Japon, le nombre d'affections de longue durée, dont le coût global en 2008 était estimé à 79 milliards d'euros, serait diminué de 25 %.
Ce constat met en lumière la probabilité suivante : les facteurs d'environnement, liés aux modes de vie, peuvent expliquer la différence de taux de maladies chroniques entre deux pays au développement similaire. La santé-environnement est donc une des réponses à l'objectif de diminution des maladies chroniques affiché par le Gouvernement. C'est aussi une réponse à la crise budgétaire de notre système de santé, puisqu'en réduisant de 25 % le taux de maladies chroniques, le déficit de l'assurance maladie serait résorbé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-200 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 10
Après l'article 10, insérer un article additionnel aindi rédigé:
Avant le 31 décembre 2016, le Gouvernement remet au Parlement un rapport analysant une méthode de mise en place d'une expertise technique indépendante relative à la mesure des émissions de polluants par les véhicules automobiles.
OBJET
Cet amendement propose de s'intéresser, par la rédaction d'un rapport, au déficit de connaissances et d'expertises indépendantes en matière de pollution de l'air due à la circulation automobile.
En effet, la définition des normes et des méthodes de mesure peut aussi bien concourir à révéler la pollution qu'à la dissimuler. Ces normes et ces méthodes sont aujourd'hui sujettes à de nombreuses incertitudes. Les cycles de conduite qui servent de référence aux tests d'émissions polluantes ne sont par exemple pas représentatifs des conditions réelles de circulation, les particules fines reformées quelques mètres derrière le véhicule ne sont pas prises en compte par les tests, et la discrimination entre les différentes tailles de particules fines est sujette à caution (les plus fines étant les plus dangereuses).
Or, la seule expertise technique aujourd'hui disponible est celle du lobby industriel. Sur le site de l'union technique de l'automobile et du cycle (UTAC), qui se définit comme « le partenaire privilégié des industriels tournés vers la compétitivité » que sont ses clients, on peut par exemple lire que cette entreprise, une des rares références techniques en la matière, et participe par ailleurs activement à l'élaboration et à l'évolution des réglementations nationales et internationales applicables aux véhicules en matière d'émissions polluantes.
Aujourd'hui, face à ce scandale sanitaire qui sacrifie chaque année des dizaines de milliers de vies et des milliards d'euros, aucune recherche indépendante n'est mise en oeuvre. Personne n'est chargé de défendre l'intérêt général, la santé de nos concitoyens et nos finances publiques.
Le rapport que demande cet amendement propose donc d'y remédier.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-201 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 11
Après l'alinéa 25, ajouter un alinéa ainsi rédigé :
IV- L'Agence Nationale de Sécurité Sanitaire de l'alimentation, de l'environnement et du travail est chargée d'élaborer une méthodologie pour estimer le coût global du désamiantage par secteur, d'identifier les faiblesses dans la réglementation relative à l'amiante et d'évaluer l'organisation et l'implication des services administratifs dans la mise en oeuvre d'une stratégie nationale de désamiantage.
OBJET
L'amiante, matériau classé cancérigène certain par l'Organisation Mondiale de la Santé depuis 1977 et interdit très tardivement en France en 1997, est responsable d'une véritable catastrophe sanitaire dans notre pays. « Puissant cancérigène sans effet de seuil » comme le souligne l'Anses, ce matériau sera responsable, selon l'estimation de la Direction générale de la santé fondée sur les chiffres de l'INVS, de 100 000 morts par mésothéliome ou cancer broncho-pulmonaire d'ici 2050. Il est donc indispensable de mettre en place une véritable stratégie nationale de soutien des victimes de l'amiante et de désamiantage qui soit efficace tout en garantissant la protection des professionnels et des particuliers pour éviter une deuxième épidémie.
Les propositions faites par le Comité de suivi amiante du Sénat, rendues en juillet 2014, ont fait l'objet d'un large consensus dans la Haute Assemblée. Les problèmes liés à l'amiante et le désamiantage des bâtiments publics et privés doivent être une des priorités du gouvernement dans son ensemble car ce sont des problématiques transversales qui touchent entre autres le logement public, privé et plus largement l'ensemble des bâtiments construits avant 1997 (y compris les hôpitaux, les écoles, et l'ensemble des bâtiments des services publics), la santé, l'environnement, le travail.
Il est indispensable de mettre en oeuvre une coopération entre les ministères concernés pour répondre aux défis dans toutes leurs dimensions. La création d'une mission interministérielle proposée par cet amendement est un premier pas vers la mise en oeuvre d'une véritable coordination interministérielle sous l'égide du Premier ministre, par exemple sur le modèle du comité interministériel de la sécurité routière ou de la Commission nationale de lutte contre le travail illégal mise en place en novembre 2012.
Pour mémoire, cet amendement fait suite au Rapport rendu en juillet 2014 par le comité de suivi amiante du Sénat.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-202 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 11
Après l'alinéa 25, un alinéa ainsi rédigé est ajouté :
...- La Direction générale de la santé s'assure que la la liste des rapports annuels d'activité des diagnostiqueurs amiante transmis par les préfets ainsi que les résultats de leur analyse, sont mis à disposition du public sur un site internet en accès libre.
OBJET
La circulaire interministérielle DGS/2006/271 du 14 juin 2006 relative à la protection de la population contre les risques sanitaires liés à une exposition à l'amiante dans les immeubles bâtis précise que les rapports d'activité des diagnostiqueurs doivent être transmis au préfet qui les transmet ensuite à la Direction générale de la Santé pour analyse. Ces informations permettent notamment d'améliorer le repérage de l'amiante. Le rapport du comité de suivi amiante du Sénat, rendu le 1er juillet 2014, indique que ces rapports d'activité ne sont pas suffisamment analysés par les services administratifs compétents. Il indique également que la DGS reconnait qu'il n'y a pas de « concaténation au niveau départemental de ces rapports d'activité » et « qu'il n'existe pas de contrôle systématique du respect de ces obligations de repérage ».
Par ailleurs, le rapport souligne que les remontées de rapports d'activité sont très partielles, ce qui entraine des longueurs et des incomplétudes dans le traitement des informations par les services de la DGS.
L'objet de cet amendement est de systématiser les remontées des rapports annuels d'activité des diagnostiqueurs afin que la DGS puisse effectivement exploiter les données reçues et de permettre aux particuliers et aux professionnels d'y avoir accès en ligne.
Pour mémoire, cet amendement fait suite au Rapport rendu en juillet 2014 par le comité de suivi amiante du Sénat.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-203 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 11
Après l'alinéa 25, un alinéa ainsi rédigé est ajouté :
...- Les services de l'inspection du travail rédigent, en collaboration avec la Caisse Nationale d'Assurance Maladie, un guide méthodologique des normes permettant d'effectuer un suivi des personnes qui présentent un risque d'avoir été en contact avec l'amiante au cours de leur activité professionnelles et susceptibles de développer des maladies qui y soient liées.
OBJET
La Direction Générale du Travail a inscrit la prévention des risques liés à l'amiante parmi les priorités nationales fixées aux Directe en 2014. Les agents de l'inspection du travail, malgré des effectifs restreints, sont en première ligne en matière de prévention des risques amiante. Afin de renforcer l'action de l'inspection du travail, cet amendement propose d'encourager la coopération systématique avec les agents de prévention de la CNAM à travers notamment la mise en place d'un guide méthodologique commun pour le suivi des professionnels qui ont pu être en contact avec l'amiante dans le cadre de leur activité.
Pour mémoire, cet amendement fait suite au Rapport rendu en juillet 2014 par le comité de suivi amiante du Sénat.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-204 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 11
Après l'alinéa 25, un alinéa ainsi rédigé est ajouté :
...- Les préfectures mettent à disposition des particuliers et des professionnels sur une plateforme en ligne l'ensemble des diagnostics techniques amiante des bâtiments qui ont fait l'objet d'un diagnostic et qui sont mentionnés dans le rapport annuel d'activité des diagnostiqueurs transmis annuellement.
OBJET
Les alertes des professionnels de santé, des syndicats, des associations de victimes de l'amiante sont nombreuses et constantes. Une deuxième épidémie de maladies liées à l'amiante se prépare si on ne développe pas l'information et la prévention des particuliers, des professionnels du bâtiment et des artisans qui manipulent sans le savoir des matériaux amiantés lors de travaux de rénovation ou de bricolage.
L'objet de cet amendement est de rendre les Diagnostics Techniques Amiante (DTA) disponibles pour tous et notamment pour les professionnels du bâtiment et les artisans qui effectuent des travaux dans des habitations ou bâtiments sans savoir s'ils contiennent de l'amiante. Cette proposition a été faite à de nombreuses reprises depuis presque 20 ans, et en particulier par le Professeur Claude Got, professeur honoraire de médecine et rédacteur d'un rapport sur l'amiante en 1998 à la demande de Bernard Kouchner et de Martine Aubry.
Les préfectures disposent selon la loi des rapports d'activités des diagnostiqueurs amiante transmis annuellement, et dans lesquels sont listés les logements et bâtiments ayant fait l'objet d'un diagnostic (selon l'annexe 3 de l'arrêté 21 novembre 2006 définissant les critères de certification des compétences des personnes physiques opérateurs de repérage et de diagnostic amiante dans les immeubles bâtis et les critères d'accréditation des organismes de certification) . Ils sont donc les mieux à même de les rendre disponibles en ligne.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-205 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11
Après l'article 11, un article additionnel ainsi rédigé est ajouté:
I. - L'État peut mettre en place de manière expérimentale des zones à rayonnement électromagnétique limité pour les collectivités qui se porteraient volontaires.
II. - Un décret définit les modalités de mise en oeuvre du I et les conditions dans lesquelles cette expérimentation est évaluée. L'expérimentation est d'une durée de deux ans à compter de la publication de ce décret et, au plus tard, à compter du 1er octobre 2015.
OBJET
Le présent amendement vise à lancer une expérimentation de zones à rayonnement électromagnétique limité, ou « zones blanches ». Des projets sont en cours, notamment dans la Drôme, soutenu par des associations d'électro-hypersensibles et des élus. Il convient de lancer une expérimentation à grande échelle, afin de protéger les personnes électro-hypersensibles et de faciliter à terme la création de ce type de zones dans différents espaces du territoire.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-206 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 11
Après l'alinéa 25, un alinéa est ainsi ajouté :
... - Le Gouvernement remet aux parlementaires un rapport, dans un délai de six mois suivant la promulgation de la loi, qui étudie les modalités et le coût de la mise en place d'un suivi médical individualisé systématique des professionnels ayant été en contact avec des fibres d'amiante lors de leur activité.
OBJET
L'objet de cet amendement est de prévoir une étude sur la mise en place d'un suivi médical de tous les professionnels ayant été en contact avec de l'amiante afin d'en prévoir les modalités de réalisation et les coûts.
Ce rapport pourra étayer les débats lors du Projet de Loi de Financement de la Sécurité Sociale suivant sa publication. Le suivi post-professionnel des personnes exposées au cours de leur activité à l'amiante, au même titre que les autres produits cancérigènes, est défini dans le code de la sécurité sociale et existe depuis plus de 20 ans. Il prévoit la prise en charge des examens médicaux et cliniques nécessaires sans avance des frais. Il est toutefois nécessaire que les personnes adressent une demande de suivi post-professionnel à la caisse d'assurance maladie dont elles dépendent accompagnée d'une attestation d'exposition donnée par l'employeur et le médecin du travail, ce dont elles ne sont pas toujours au courant. La question du non recours au suivi post-professionnel des travailleurs de l'amiante doit être donc posée et quantifiée.
Par ailleurs, cette procédure est particulièrement compliquée pour ceux dont l'entreprise est en cessation d'activité et qui ne peuvent donc se procurer l'attestation signée par l'employeur. Un décret du 12 décembre 2013 relatif au suivi post-professionnel des agents hospitaliers et sociaux de l'Etat oblige les établissements employeurs d'informer les salariés de leur droit à un suivi post-professionnel lorsqu'ils cessent leur activité. Cette obligation devrait, selon les préconisations du Comité de suivi amiante du Sénat rendues le 1er juillet 2014, être étendue à tous les employeurs publics et privés. Ce pourra être un point étudié dans le rapport demandé par cet amendement. Enfin, la réglementation sur le suivi médical post-professionnel est ancienne et date du 28 février 1995. Compte tenu de l'évolution des techniques médicales et notamment en matière d'imagerie médicale, le rapport pourrait étudier la possibilité de revoir les modalités de suivi qui sont actuellement d'un examen clinique et d'une radiographie tous les deux ans, pour envisager la possibilité d'un suivi plus régulier comme cela est recommandé dans le cas de plusieurs types de cancers pour les personnes présentant un risque plus élevé que l'ensemble de la population (cancer du sein, cancer de l'utérus, cancer du colon etc. ).
Pour mémoire, cet amendement fait suite au Rapport rendu en juillet 2014 par le comité de suivi amiante du Sénat.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-207 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 10
Après l'article 10, un article additionnel ainsi rédigé est ajouté:
Après le premier alinéa de l'article L. 253-1 du code rural et de la pêche maritime, il est inséré un alinéa ainsi rédigé :
« L'usage des produits phytosanitaires de la famille des néonicotinoïdes est interdit à compter du 1er janvier 2016. »
OBJET
Les néonicotinoïdes sont une famille d'insecticides agissant sur le système nerveux central des insectes. Ce type de produits est présent sur le marché français depuis 1994. Leur caractère systémique leur confère la possibilité d'être présents dans la totalité de la plante durant toute sa vie. Et provoque une hécatombe chez les abeilles notamment.
Si l'impact dramatique des néonicotinoïdes sur les pollinisateurs, les macro-invertébrés et les oiseaux ne peut plus être nié - ni les dangers terribles qu'ils font donc courir à la pollinisation et donc à toute la production agricole -, nous savons à présent que les risques graves que cette famille d'insecticide constitue sur la santé humaine ne peuvent par ailleurs plus être exclus.
En effet, dans un communiqué du 17 décembre 2013, l'agence européenne de sécurité des aliments (EFSA) a déclaré que « deux insecticides néonicotinoïdes - l'acétamipride et l'imidaclopride - peuvent avoir une incidence sur le développement du système nerveux humain ». Elle a ainsi « constaté que ces deux produits peuvent affecter de façon défavorable le développement des neurones et des structures cérébrales associées à des fonctions telles que l'apprentissage et la mémoire. »
Déjà en 2012, une étude conduite par les chercheurs Komuta et Kuroda sur des rats avait suggéré que les néonicotinoïdes pourraient affecter défavorablement la santé humaine, spécialement, là encore, le développement du cerveau.
Sur cette base, l'agence canadienne de réglementation sur la lutte antiparasitaire (ARLA) a classé en 2013 la clothianidine, le thiaclopride et le thiaméthoxam - 3 néonicotinoides - comme perturbateurs endocriniens potentiels. L'agence pour la protection de l'environnement des États-Unis (US EPA) avait déjà classé en 2004 le thiaclopride comme cancérigène probable.
Le Parlement néerlandais, sur la base des études montrant l'impact des néonicotinoïdes sur la mortalité élevée des abeilles et l'apparition de lésions cérébrales chez les enfants, a quant à lui invité le gouvernement néerlandais à adopter un moratoire sur tous les néonicotinoïdes jusqu'à ce qu'il soit établi que les néonicotinoïdes n'ont pas un effet néfaste sur les abeilles et la santé humaine.
L'action des pouvoirs publics français est urgente et nécessaire. En juin 2013, l'association Générations Futures a rendu publique une étude après avoir recherché les 5 principaux néonicotinoïdes (clothianidine, imidaclopride, thiamétoxam, thiaclopride, acétamipride) dans des aliments végétaux courants non concernés par les restrictions récentes d'usage de ces insecticides. Ils ont constaté que les aliments testés contiennent, à des degrés divers, mais fréquemment, des résidus de néonicotinoïdes. Certaines Limites Maximales en Résidus (LMR) ont été largement dépassées, et un usage interdit d'un néonicotinoïdes a même été mis en évidence sur un échantillon de fraises. Au total, c'est 45% des échantillons de courgettes testées qui contenaient des résidus de néonicotinoïdes, et pas moins de 80% des échantillons de thés.
Cet amendement propose donc d'interdire l'usage de produits phytosanitaires de la famille des néonicotinoides à partir du 1er janvier 2016.
Un amendement au dispositif similaire a été adopté à l'Assemblée nationale, déposé par Gérard Bapt et Delphine Batho sur le projet de loi Biodiversité lors de son examen en première lecture.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-208 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 10
Après l'article 10, ajouter un article additionnel ainsi rédigé:
Le I de l'article L. 1321-4 du code de la santé publique est complété par un alinéa ainsi rédigé :
« Les limites maximales en résidus tiennent compte de la problématique des phytosanitaires en formulations. »
OBJET
A l'heure actuelle les Limites maximales de résidus (LMR) sont définis en tenant compte des pratiques agricoles et d'une Dose Journalière Admissible par molécule, dose d'un résidu que le consommateur ne devrait pas dépasser.
Ces LMR ne tiennent absolument pas compte de la problématique des effets cocktails (mélange de plusieurs pesticides).
Or de récentes enquêtes ont montré que dans une journée, un enfant d'une dizaine d'années pouvait ingérer par son alimentation, issue de produits non bio, pas moins de 128 résidus chimiques différents.
Ainsi cet amendement demande à ce qu'une LMR prenant en compte les effets cocktails soit établie.
Une fois ces seuils atteints, les produits devraient être retirés du marché.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-209 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 QUATER (NOUVEAU)
L'article L. 221-10 du code de l'environnement est complété par un alinéa ainsi rédigé :
« Avant le 1er janvier 2017, dans des conditions fixées par décret en Conseil d'État, les fabricants et distributeurs de meubles sont tenus de marquer d'un pictogramme « Ne convient pas aux jeunes enfants » leurs produits dont le seuil d'émission de polluants volatils dans l'air ambiant excède la norme retenue par les établissements d'accueil du jeune enfant. »
OBJET
La mauvaise qualité de l'air intérieur est un fléau sanitaire, au domicile ou sur le lieu de travail des populations.
Le coût social annuel de la pollution de l'air intérieur est évalué à 19 milliards d'euros (Anses et OQAI).
L'étiquetage obligatoire des meubles, quant à leur niveau d'émissions en polluants volatils, était prévu dans la loi n° 010-788 du 12 juillet 2010 mais il n'a pas été mis en oeuvre par le précédent gouvernement. Dans le Plan d'Actions sur la Qualité de l'Air Intérieur 2013, il est proposé d'acter le décalage de l'entrée en vigueur de cette mesure à l'horizon 2020.
Or certains meubles dépassent la limite de 100 microgrammes de polluants volatils par M3, la quantité autorisée dans une crèche. D'autres ont un seuil inférieur, mais dépassent la quantité autorisée dans une crèche lorsqu'ils se cumulent. Il y a donc urgence à informer les parents sur ce qui met en danger les enfants exposés dans leurs chambres.
Dans l'attente de l'entrée en vigueur de l'étiquetage obligatoire pour tous les meubles, une obligation d'étiquetage destinée à protéger les jeunes enfants est imposée aux fabricants et distributeurs de meubles.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-210 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 QUATER A (NOUVEAU)
« Au livre 1er de la première partie du code de la santé publique, il est inséré un titre VIII additionnel rédigé comme suit :
Titre VIII - Perturbateur endocrinien
Article L. 1181-1 - Est défini comme perturbateur endocrinien, toute substance ou mélange exogène altérant les fonctions du système endocrinien et induisant de ce fait des effets nocifs sur la santé d'un organisme intact, de ses descendants ou au niveau des (sous)-populations.
Est qualifié de substance ou mélange exogène altérant les fonctions du système endocrinien toute substance chimique d'origine naturelle ou artificielle qui peut générer un effet nocif résultant de son interaction ou interférence avec le fonctionnement des glandes endocrines. »
OBJET
Années après années, de nombreux tests montrent que les substances chimiques ayant des effets en tant que perturbateurs endocriniens, sont présentes dans de très nombreux produits de consommation tels que les cosmétiques, les jouets, les textiles et les matériaux en contact avec les aliments. Les dernières études scientifiques suggèrent que l'exposition à ces produits chimiques pourrait expliquer l'apparition d'un nombre croissant de maladies graves et chroniques, notamment le diabète, les maladies cardiovasculaires, le cancer et l'infertilité. En particulier, l'exposition des enfants dès les premiers stades de développement à ces produits chimiques peut constituer un risque. Si la Commission européenne a publié en juin 2014 une feuille de route concernant les critères d'identification des perturbateurs endocriniens, des propositions ambitieuses tardent à voir le jour et il reste encore beaucoup à faire pour mieux protéger les consommateurs et l'environnement contre les effets nocifs des perturbateurs endocriniens. Cet amendement propose ainsi d'introduire une définition du perturbateur endocrinien, sur la base de la définition donnée par l'Organisation mondiale de la santé. Il vise ainsi à permettre une régulation de ces substances en prenant en compte le caractère potentiel de perturbateur endocrinien alors même que les procédures actuelles d'autorisation des substances chimiques restent encore basées sur les seuls aspects de toxicologie.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-211 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 QUATER A (NOUVEAU)
« Dans un délai d'un an à compter de la publication de la présente loi, l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail remet au gouvernement un rapport sur l'identification des substances ayant un effet de perturbateur endocrinien et mesure leurs effets cumulatifs. Ce rapport vise à formuler des recommandations en vue de :- définir des critères visant à déterminer les propriétés de perturbateurs endocriniens en se fondant sur une analyse globale des risques ;- diminuer les doses autorisées, voire interdire les substances nocives en cas de niveau de risque important, soit du fait des modalités d'utilisation particulières, soit du fait du profil de consommateurs vulnérables ;- encadrer de manière réglementaire l'utilisation des mentions valorisantes par un étiquetage fiable. »
OBJET
Années après années, de nombreux tests montrent que les substances chimiques ayant des effets en tant que perturbateurs endocriniens sont présentes dans de très nombreux produits de consommation tels que les cosmétiques, les jouets, les textiles ou encore les matériaux en contact avec les aliments. Les dernières études scientifiques suggèrent que l'exposition à ces produits chimiques pourrait expliquer l'apparition d'un nombre croissant de maladies graves et chroniques, notamment le diabète, les maladies cardiovasculaires, le cancer et l'infertilité.
En particulier, l'exposition des enfants dès les premiers stades de développement à ces produits chimiques peut constituer un risque. Si la Commission européenne a publié en juin 2014 une feuille de route concernant les critères d'identification des perturbateurs endocriniens, des propositions ambitieuses tardent à voir le jour et il reste encore beaucoup à faire pour mieux protéger les consommateurs et l'environnement contre les effets nocifs des perturbateurs endocriniens.
Cet amendement vise ainsi à préparer l'instauration d'un cadre réglementaire ambitieux sur la base d'un rapport de l'ANSES qui doit permettre d'évaluer la nécessité de :
- définir des critères visant à déterminer les propriétés de perturbateurs endocriniens en se fondant sur une analyse globale des risques, ainsi que l'effet cocktail dans l'évaluation de la toxicité des substances ;
- réduire efficacement l'exposition des humains aux perturbateurs endocriniens ;
- diminuer les doses autorisées, voire interdire les substances nocives en cas de niveau de risque important, soit du fait des modalités d'utilisations particulières, soit du fait d'un profil de consommateurs plus vulnérables ;
- garantir un étiquetage fiable.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-212 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD et M. DESESSARD
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 QUATER (NOUVEAU)
Après l'article 11 quater, ajouter un article additionnel ainsi rédigé:
L'article L. 221-10 du code de l'environnement est complété par un alinéa ainsi rédigé :
« Les produits d'ameublement destinés aux enfants, qui émettent des substances dans l'air ambiant, sont soumis à une obligation d'étiquetage des polluants volatils à partir du 1er janvier 2017. »
OBJET
La mauvaise qualité de l'air intérieur est un fléau sanitaire, au domicile ou sur le lieu de travail des populations.
Le coût social annuel de la pollution de l'air intérieur est évalué à 19 milliards d'euros (Anses et OQAI).
L'étiquetage obligatoire des meubles, quant à leur niveau d'émissions en polluants volatils, était prévu dans la loi n° 010-788 du 12 juillet 2010 mais il n'a pas été mis en oeuvre par le précédent gouvernement. Dans le Plan d'Actions sur la Qualité de l'Air Intérieur 2013, il est proposé d'acter le décalage de l'entrée en vigueur de cette mesure à l'horizon 2020.
Or certains meubles dépassent la limite de 100 microgrammes de polluants volatils par M3, la quantité autorisée dans une crèche. D'autres ont un seuil inférieur, mais dépassent la quantité autorisée dans une crèche lorsqu'ils se cumulent. Il y a donc urgence à informer les parents sur ce qui met en danger les enfants exposés dans leurs chambres.
Dans l'attente de l'entrée en vigueur de l'étiquetage obligatoire pour tous les meubles, une obligation d'étiquetage est imposée aux fabricants et distributeurs de meubles pour enfants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-213 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 32
Après l'article 32, ajouter un article additionnel ainsi rédigé:
Le chapitre Ier du titre Ier du livre Ier de la troisième partie du code de la santé publique est complété par un article L. 3111-12 ainsi rédigé :
« Art. L. 3111-12. - Les producteurs ont pour obligation d'assurer la possibilité de substitution aux vaccins antidiphtérique, antitétanique et antipoliomyélitique contenant un adjuvant avec aluminium par des vaccins équivalents contenant un adjuvant sans aluminium. »
OBJET
Cet amendement a pour objectif de rétablir la possibilité, en ce qui concerne les trois valences obligatoires (diphtérie, tétanos, poliomyélite), de pouvoir choisir un vaccin sans adjuvant contenant de l'aluminium. Ce choix était possible jusqu'en 2008, puisque les vaccins DTPolio Pasteurs et Mérieux sans adjuvent ont donnés satisfaction durant plus de 40 ans. Les vaccins sans aluminium ont néanmoins été retirés de la vente, en raison d'une recrudescence discutable de cas d'allergie, privant les patients de leur liberté de choix.
Cette liberté de choix est essentielle puisque l'aluminium contenu dans ces vaccins est suspecté de provoquer la myofasciite à macrophages, Guilin Barré ou d'autres maladies auto-immunes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-214 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD et M. DESESSARD
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 11 QUATER A (NOUVEAU)
L'article L. 5231-2 du code de la santé publique est complété par un 3° ainsi rédigé :
« 3° Des vêtements destinés à faciliter le sommeil des enfants comportant du phtalate de di-2-éthylhexyle, du phtalate de dibutyle, du phtalate de di-isononyle, du phtalate de diéthyle, du phtalate de di-isodécyle ou du phtalate de di-n-octyle. »
OBJET
La Directive 2005/84/CE du Parlement européen et du Conseil du 14 décembre 2005 interdit l'utilisation de six phtalates (DEHP, DBP, BBP, DIDP, DINP, DNOP) dans les jouets et articles de puériculture.
Cette interdiction est étendue à des articles destinés à faciliter le sommeil des enfants, notamment, les sacs de couchage.
Cette interdiction ne porte pas sur les pyjamas des enfants, au motif que ce type de vêtement n'est pas destiné à faciliter le sommeil ni à être mis à la bouche d'un enfant, mais à habiller l'enfant pendant le sommeil. Or de nombreuses associations signalent la présence des phtalates dans ces articles. Ces articles sont portés à la bouche par nos enfants.
Il convient, sans attendre la définition européenne sur les perturbateurs endocriniens, de répondre à ces lacunes juridiques portant sur des substances déjà réglementées par l'Union européenne et d'harmoniser l'interdiction de ces six phtalates à tous les articles susceptibles d'être mis à la bouche des enfants.
La France serait, à l'instar de sa démarche vis-à-vis du Bisphénol A, à l'avant-garde.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-215 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 16
A l'Alinéa 2 de cet article:
Après les mots:
mentionnés au deuxième alinéa de l'article L. 162-5-3 du code de la sécurité sociale
ajouter les mots:
et sans préjudice des compétences des médecins du service de PMI
OBJET
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-216 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
Après les mots «acteurs assurant des soins de premier ou second recours, tels que définis respectivement à l'article L. 1411-11 et L. 1411-12», ajouter les mots «de professionnels des services de santé mentionnés à l'article L. 1411-8»
OBJET
Cet amendement vise à permettre la participation des professionnels des services de PMI, de santé scolaire et universitaires et de santé au travail aux communautés professionnelles territoriales.
L'article 12 bis crée en effet ce dispositif, qui vise à « concourir à l'amélioration de la prise en charge des patients dans un souci de continuité, de cohérence, de qualité et de sécurité ».
Le deuxième alinéa de l'art. L1434-18 du code de la santé publique détaille leur composition, prévoyant que la communauté professionnelle territoriale de santé est constituée « de professionnels de santé regroupés le cas échéant sous la forme d'une ou plusieurs équipes de soins primaires ainsi que d'acteurs assurant des soins de premier ou second recours, tels que définis respectivement à l'article L. 1411-11 et L. 1411-12, et le cas échéant d'acteurs médico-sociaux ou sociaux. ».
Or les professionnels des services de PMI, ainsi que ceux de santé scolaire et universitaire ou de santé au travail, ne sont pas explicitement pris en compte au titre de ces articles.
Pourtant, leur participation aux futures communautés professionnelles territoriales de santé serait le gage d'une meilleure coordination des acteurs donc d'une plus grande efficacité des projets de santé dans leurs domaines de compétence, en l'occurrence l'enfance et la famille s'agissant des professionnels de PMI, les élèves et étudiants pour les services de médecine scolaire et universitaire, et les salariés pour ce qui est des services de santé au travail.
Cet amendement propose donc clairement d'établir la possibilité d'une participation aux communautés professionnelles de santé des professionnels des services de santé mentionnés à l'article L. 1411-8 du code de la santé publique, c'est à dire des services de santé au travail, de santé scolaire et universitaire et de protection maternelle et infantile.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-217 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 2
I.- Au 4° de l'article L.2112-2 du code de la santé publique,
les mots
lors d'un entretien systématique psycho-social réalisé au cours du quatrième mois de grossesse
sont remplacés par les mots
lors de l'entretien prénatal visé à l'article L 2122-1 du présent code
II.- Le dernier alinéa de l'article L.2122-1 du code de la santé publique est complété par un alinéa ainsi rédigé :
Lors de cet examen, le médecin ou la sage-femme propose à la femme enceinte un entretien prénatal dont l'objet est depermettre au professionnel d'évaluer avec elle ses besoins en termes d'accompagnement au cours de la grossesse
OBJET
Cet amendement vise à repositionner l'entretien prénatal précoce (EPP) comme un outil de prévention en santé.
Pour mémoire, cet entretien individuel ou en couple avait été initié dans le cadre du plan périnatalité 2005-2007 comme la première mesure de l'axe « plus d'humanité » afin d'établir précocement les conditions d'un dialogue permettant l'expression des attentes et des besoins de toutes les femmes enceintes et futurs parents.
Lors de sa reprise dans la législation par la loi n° 2007-293 du 5 mars 2007 réformant la protection de l'enfance, cet entretien a été inscrit dans le code de la santé publique sous un nouvel intitulé : celui « entretien psycho-social » (art. L. 2112-2).
Le souci est que cet intitulé occulte l'aspect « santé » de cet entretien, qui pourtant relève du champ de la prévention en santé au sens large (incluant les aspects somatiques, psychiques et sociaux). Cet entretien est d'ailleurs réalisé dans plus de 95% des cas par une sage-femme exerçant en établissement de santé, en secteur libéral ou en service de protection maternelle et infantile, et dans 4,5% des cas par un médecin ou un autre professionnel de santé.
Le fait qu'il soit présenté comme entretien « psychosocial » est par ailleurs stigmatisant et constitueun frein à son acceptation de la part de certaines populations, notamment celles ayant le plus de difficultés d'accès à la prévention. Son nouvel intitulé déroute également les futurs parents qui ne présentent pas de difficultés sociales et pourraient ne pas s'estimer concernées alors qu'une situation de vulnérabilité peut aussi les toucher (dépression, alcoolisme, violences conjugales, etc ).
Cet amendement vise donc à repositionner l'entretien prénatal précoce (EPP) comme un outil de prévention en santé au sens large en l'inscrivant à l'article L. 2122-1 du code de la santé publique, consacré aux examens de prévention durant la grossesse. Il n'implique aucune charge nouvelle puisque l'entretien prénatal est déjà inscrit à la nomenclature de l'assurance-maladie.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-218 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 1ER
Après l'alinéa 19 de cet article, ajouter un paragraphe ainsi rédigé:
Le soutien des jeunes enfants avant leur entrée dans les dispositifs scolaires nécessite, pour l'égalité des chances en santé, l'accompagnement des parents pendant les premières années de vie de l'enfant. Les politiques familiales de la Caisse nationale des allocations familiales et le service départemental de la protection maternelle et infantile mettent en place des actions de promotion de la santé qui concourent à l'amélioration de la santé des enfants et de leurs parents.
OBJET
La santé des jeunes est un objectif prioritaire visé par le projet de loi, conformément aux orientations de la stratégie nationale de santé.
Le texte occulte cependant la santé des jeunes enfantsde moins de trois ans, qui ne sont pas scolarisés. Les actions destinées au développement de la petite enfance sont pourtant indispensables non seulement pour améliorer l'état de santé des enfants mais également soutenir leurs parents et agir ainsi sur les déterminants de santé.
Selon l'UNICEF, le taux de pauvreté à l'égard des enfants est passé en France de 15,6% à 18,6% entre 2008 et 2012, ce qui correspond à une augmentation d'environ 440 000 enfants pauvres. L'enquête du Samu social de Paris de 2014 auprès des familles hébergées à l'hôtel est également alarmante : « Plus de 80% de familles sous le seuil de pauvreté, près de 8 familles sur 10 et 2 enfants sur 3 en insécurité alimentaire, 29% de mères souffrant de dépression, une prévalence de l'obésité bien supérieure à la population générale ».
Ces différents constats rendent nécessaire le développement d'actions à l'égard des parents et des enfants, avant leur scolarisation. Elles doivent donc être reconnues et soutenues en tant que telles. Cet amendement vise à leur reconnaissance dans la politique de santé définie par le premier article du projet de loi.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-219 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 1ER
Alinéa 27
1° Après les mots «qualité des soins», ajouter les mots «et des actes de prévention»
2° A la fin de l'alinéa, ajouter la phrase «Le remboursement des bilans prescrits par les médecins scolaires dans le cadre des actes de prévention doit se faire au même titre que tout autre médecin. »
OBJET
Les actions individuelles de prévention en santé scolaire, pour être efficaces, doivent prendre en compte les réelles difficultés d'accès aux soins de nombreuses familles française.
Si l'on veut que les préconisations des médecins scolaires soient suivies d'effet, il faut donc simplifier le parcours de santé ainsi que l'accès aux soins des élèves repérés et suivis. Cela doit notamment passer par un décloisonnement entre la médecine de prévention et la médecine curative, et donc la reconnaissance de l'exercice et de l'expertise des médecins scolaires.
C'est la raison pour laquelle cet amendement propose que la prescription des bilans par le médecin scolaire (bilans orthophonique, orthoptique....) soit prise en charge par les caisses d'assurance maladie de manière équitable sur tout le territoire national (les pratiques varient actuellement d'une caisse à l'autre), au même titre que tout autre médecin. C'est à dire qu'elles ne dépendent plus d'une convention éducation nationale-caisse d'assurance maladie.
Cet amendement permettrait d'économiser à l'assurance maladie le coût de la consultation supplémentaire auprès du médecin traitant par laquelle les familles sont pour l'instant obligées de passer.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-220 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 2
A l'alinéa 10 de cet article:
Après les mots:
parcours éducatif de santé
ajouter les mots:
contribuant à leur parcours de santé
OBJET
La politique éducative de santé en milieu scolaire revêt deux aspects :
- l'éducation à la santé aux comportements responsables et à la citoyenneté, prise en charge par les équipes éducatives
- le suivi de santé des élèves, assuré par les personnels de santé de l'Éducation nationale, qui comprend des bilans de santé réguliers et le suivi des élèves repérés.
Parler de «parcours éducatif en santé» comme le fait l'article 2 du projet de loi rend cependant très secondaire le suivi médical individuel. Cela ne correspond d'ailleurs pas au parcours tel que la loi de refondation de l'école le préconise : un véritable parcours en santé.
Le parcours éducatif de santé à l'école n'est en effet qu'une partie du parcours de santé dans le système éducatif tel qu'inscrit dans la loi de refondation. En aucun cas ce parcours ne peut être réduit à ce volet éducatif. Et ce d'autant plus que les services de santé scolaire sont parfois le seul moyen d'accès aux soins pour les enfants.
L'objet de cet amendement est donc de rétablir le terme de « parcours de santé dans le système éducatif », pour concilier les deux aspects de la politiques éducative de santé : le volet « éducation à la santé » et le « volet suivi de santé des élèves »
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-221 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 2
Après l'alinéa 6, insérer les deux alinéas suivants :
« c bis) Le 6° est complété par les mots :
« qui peuvent rencontrer un infirmier ou un médecin de l'éducation nationale dès qu'ils en font la demande ou si leur état de santé physique, psychique ou cognitif a des conséquences sur leur apprentissage ; »
OBJET
Il est essentiel que les élèves puissent avoir un accès rapide aux infirmiers et médecins de l'éducation nationale dès que le besoin s'en fait sentir. Cet accès peut par exemple permettre une détection précoce des troubles de l'apprentissage. De plus, en cas de problème de santé dépisté, l'élève doit pouvoir faire l'objet d'un suivi régulier pendant sa scolarité pour que cette dernière soit le moins affectée possible. Un tel accès renforcera aussi l'égalité d'accès aux soins pour l'ensemble des élèves du système scolaire, en lien avec le médecin traitant.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-222 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 2
Substituer à l'alinéa 3 les deux alinéas suivants :
« a) Le 2° est ainsi rédigé :
« 2° L'élaboration, la mise en oeuvre et l'évaluation d'un parcours éducatif à la santé construit de la maternelle au lycée. Ce parcours est destiné à développer les connaissances des élèves concernant leur santé, celle des autres, mais aussi la prévention des risques, la santé environnementale et les services de santé existants. Il est organisé en coordination avec les médecins et infirmiers de l'éducation nationale en lien, pour l'enseignement secondaire, avec le comité d'éducation à la santé et à la citoyenneté de l'établissement tel que défini à l'article L. 421-8 du présent code. Il associe tous les acteurs de la communauté éducative, y compris les élèves et leurs parents, dans un souci de coéducation ; ».
OBJET
L'enseignement à la santé doit commencer dès le plus jeune âge et doit s'effectuer tout au long de la scolarité des élèves. Il ne peut se résumer à la seule information sanitaire dont l'efficacité n'a jamais été démontrée mais doit se construire dans une approche plus positive afin de faire acquérir aux élèves un regard critique vis-à-vis de leurs comportements et de leur environnement. Les liens entre santé et éducation ne sont plus à démontrer et l'instauration d'un parcours éducatif à la santé permettra de renforcer ces liens pour faire des élèves de véritables acteurs au service de leur santé et de leur bien-être.
De plus, il est essentiel que ce parcours soit organisé non seulement en coordination avec les médecins et infirmiers de l'éducation nationale, dont le rôle est essentiel pour la promotion de la santé à l'école, notamment via le comité d'éducation à la santé et à la citoyenneté (CESC) mais aussi avec l'ensemble de la communauté éducative car la santé est bien plus qu'un simple problème médical. Les élèves doivent être acteurs de ce parcours qui doit se faire dans un souci permanent de coéducation avec les familles.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-223 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 2
À l'article L. 312-17-3 du code de l'éducation, après le mot « enseignements », sont insérés les mots : « , des repas, notamment autour de l'introduction de produits biologiques, ».
OBJET
Le code de l'éducation prévoit une information et une éducation à l'alimentation. Si lien entre l'alimentation et la santé est primordial, il apparaît nécessaire de le rendre explicite.
Par ailleurs, l'information à l'alimentation pourrait être transmise, au-delà des enseignements ou des activités périscolaires, à la cantine, par exemple à l'occasion de l'introduction de produits biologiques.
En effet, les aliments issus de l'agriculture biologique sont particulièrement intéressants pour la santé pour au moins deux raisons : leur faible teneur en substances nocives ou indésirables (pesticides, nitrates, OGM, etc.) et leur supériorité nutritionnelle, de mieux en mieux évaluée et mise en évidence par des études scientifiques.
En 2013, 59 % des restaurants collectifs proposaient de la Bio à leurs convives, alors qu'ils n'étaient que 4 % avant 2006, et 36 % en 2009. Le secteur scolaire est le plus concerné, avec 79 % d'établissements déclarant proposer des produits bio, suivi du secteur du travail, avec 55 % d'établissements, puis du secteur de la santé et du social, avec 27 % des établissements. L'introduction est plus significative dans le secteur public (70 % des établissements) que dans le privé (44 % des établissements).
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-224 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 2
Après l'article 2, ajouter un article additionnel ainsi rédigé:
L'article L. 312-17-3 du code de l'éducation est complété par un alinéa ainsi rédigé :
« En cas de partenariat portant sur l'éducation à la santé entre un ou plusieurs établissements d'enseignement et un organisme représentant un intérêt privé, la convention de partenariat et les outils de communication sont validés par l'Agence régionale de santé et respectent les recommandations du programme mentionné à l'article L. 3232-1 du code de la santé publique. »
OBJET
L'article L. 312-17-3 du code de l'éducation porte sur l'éducation à l'alimentation dans les écoles.
Or, nous observons depuis plusieurs années une présence importante de groupes d'intérêts privés dans les écoles, qui promeuvent la consommation de tel ou tel produit en minimisant les impacts sur la santé ou en alléguant des vertus sanitaires très souvent biaisées.
C'est le cas par exemple du partenariat qui avait été conclu en 2013 entre le CEDUS - le lobby de l'industrie sucrière - et l'éducation nationale. Ce partenariat prévoyait des actions de sensibilisation à la nutrition et la distribution de brochures d'information dans les écoles par le CEDUS. Or, en tant que lobby du sucre, le CEDUS défend un intérêt particulier, et ces outils de communication et de sensibilisation sont très souvent biaisées, minimisant ou éludant le lien entre consommation excessive de sucres industriels et la recrudescence de certaines maladies.
Ces partenariats existent également au niveau des rectorats ou des établissements.
Sans interdire ces partenariats, le présent amendement prévoit qu'ils soient validés par les ARS lorsqu'ils concernent les établissements et par le ministère de la santé lorsqu'ils concernent le ministère de l'Éducation nationale.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-225 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 5
Après l'alinéa 3 de cet article, insérer un alinéa ainsi rédigé :
Afin de faciliter l'information du consommateur et pour l'aider à choisir en toute connaissance de cause, sans préjudice des dispositions des articles 21, 22, 23, 24 du Règlement (CE) n° 1333/2008 du Parlement européen et du Conseil du 16 décembre 2008 sur les additifs alimentaires, l'étiquetage des additifs alimentaires peut être accompagné d'une présentation ou d'une expression complémentaire au moyen de graphiques ou symboles dans des conditions définies par décret en Conseil d'État.
OBJET
L'EFSA (Autorité Européenne de Sécurité des Aliments) cherche actuellement à affiner les méthodes d'évaluation des risques associés à une exposition simultanée à des produits chimiques présents dans l'alimentation. L'objectif de l'étiquetage étant d'informer le consommateur, il convient de ne pas se limiter à la valeur nutritionnelle et d'intégrer dès maintenant les additifs alimentaires dans la simplification de l'étiquetage prévue à l'article 5.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-226 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5
Après l'article 5, ajouter un article additionnel ainsi rédigé:
I. - Au chapitre III du titre III de la première partie du livre premier du code général des impôts, il est rétabli une section 1 dans la rédaction suivante :
"Section 1
"Taxe spéciale sur les édulcorants de synthèse
"Art. 554 B. - I. - Il est institué une taxe spéciale sur l'aspartame, codé E951 dans la classification européenne des additifs alimentaires, effectivement destiné, en l'état ou après incorporation dans tous produits, à l'alimentation humaine.
"II. - Le taux de la taxe additionnelle est fixé par kilogramme à 30 € en 2014. Ce tarif est relevé au 1er janvier de chaque année à compter du 1er janvier 2015. À cet effet, les taux de la taxe sont révisés chaque année au mois de décembre, par arrêté du ministre chargé du budget publié au Journal officiel, en fonction de l'évolution prévisionnelle en moyenne annuelle pour l'année suivante des prix à la consommation de tous les ménages hors les prix du tabac. Les évolutions prévisionnelles prises en compte sont celles qui figurent au rapport économique, social et financier annexé au dernier projet de loi de finances.
"III. - 1. La contribution est due à raison de l'aspartame alimentaire ou des produits alimentaires en incorporant par leurs fabricants établis en France, leurs importateurs et les personnes qui en réalisent en France des acquisitions intracommunautaires, sur toutes les quantités livrées ou incorporées à titre onéreux ou gratuit.« 2. Sont également redevables de la contribution les personnes qui, dans le cadre de leur activité commerciale, incorporent, pour les produits destinés à l'alimentation de leurs clients, de l'aspartame.
"IV. - Pour les produits alimentaires, la taxation est effectuée selon la quantité d'aspartame entrant dans leur composition.
"V. - L'aspartame ou les produits alimentaires en incorporant exportés de France continentale et de Corse, qui font l'objet d'une livraison exonérée en vertu du I de l'article 262 ter ou d'une livraison dans un lieu situé dans un autre État membre de l'Union européenne en application de l'article 258 A, ne sont pas soumis à la taxe spéciale.
"VI. - La taxe spéciale est établie et recouvrée selon les modalités, ainsi que sous les sûretés, garanties et sanctions applicables aux taxes sur le chiffre d'affaires.
"Sont toutefois fixées par décret les mesures particulières et prescriptions d'ordre comptable notamment, nécessaires pour que la taxe spéciale ne frappe que l'aspartame effectivement destiné à l'alimentation humaine, pour qu'elle ne soit perçue qu'une seule fois, et pour qu'elle ne soit pas supportée en cas d'exportation, de livraison exonérée en vertu du I de l'article 262 ter ou de livraison dans un lieu situé dans un autre État membre de l'Union européenne en application de l'article 258 A. »
II. - Après le h de l'article L. 131-8 du code de la sécurité sociale, il est inséré un alinéa ainsi rédigé :
« ...° Le produit de la taxe mentionnée à l'article 554 B du code général des impôts est affecté à la branche mentionnée au 1° de l'article L. 200-2 du présent code. »
OBJET
Présent dans des milliers de produits alimentaires de consommation courante, l'aspartame est l'édulcorant intense le plus utilisé au monde. Dès son apparition dans les années 60 aux Etats-Unis, des doutes sont apparus sur sa nocivité et sa mise sur le marché a été d'emblée entachée de conflits d'intérêts. En 1985, c'est la firme Monsanto qui a racheté l'entreprise possédant le brevet. Pour les femmes enceintes, les études ont démontré que, même à faible dose, l'aspartame augmente les risques de naissance avant terme. En outre, il existe de très fortes présomptions que la consommation d'aspartame entraîne un risque accru de survenue de différents cancers.
Deux études sont par exemple parues en 2011 dans l'une des meilleures revues en nutrition : The American Journal of Clinical Nutrition, venant rappeler la dangerosité de l'aspartame. La première, danoise montrant après avoir suivi 59 334 femmes, que la consommation de boissons édulcorées, chez la femme enceinte, provoque un risque accru d'accouchement prématuré. La seconde, faite par l'institut italien Ramazzini, montrant que l'aspartame a un effet cancérogène - c'était la 3ème étude menée par cet institut qui apporte les mêmes conclusions, et le protocole utilisé par l'institut dépassait d'ailleurs les exigences du protocole classique car correspondait plus à la réalité de l'exposition humaine (durée d'exposition des animaux plus longue, nombre d'animaux plus important pour augmenter la précision des statistiques, etc.).
Pour prendre en compte cette dangerosité, cet amendement crée donc une taxe additionnelle sur l'aspartame, qu'il conviendra d'augmenter progressivement chaque année (en sus de la hausse liée à l'inflation) jusqu'à un plafond à déterminer. En effet, le premier objectif est d'inciter les industriels à substituer à l'aspartame d'autres édulcorants, naturels ou de synthèse. A cette fin, il convient de lui supprimer son avantage concurrentiel, qui ne repose que sur le fait que le coût des dégâts sanitaires qu'il occasionne est externalisé et supporté par la collectivité. De ce point de vue, la progressivité est indispensable car elle permet d'aboutir à terme à une taxation dissuasive tout en laissant aux industriels le temps de s'adapter aux produits de substitution. Les importations sont évidemment également taxées.La consommation annuelle en France est estimée à 1500 tonnes environ. Le produit de la taxe serait donc de 45 millions en 2014. Pour une boîte de 300 sucrettes d'un poids de 15g, le surcoût est de 50 centimes en 2014. Évidemment, la substitution de l'aspartame par d'autres produits réduira l'assiette et donc le rendement de la taxe. D'ici à ce que la substitution se mette en place, les recettes générées permettent de financer des politiques de prévention. Par ailleurs, les auteurs considèrent qu'il est urgent de mener davantage d'études indépendantes sur les risques sanitaires liés à la consommation d'aspartame. Le produit de cette taxe, que l'amendement affecte à l'assurance-maladie, pourrait notamment servir à les financer.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-227 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5 OCTODECIES (NOUVEAU)
Après l'article 5 octodecies, ajouter un article ainsi rédigé:
Le I de l'article 569 du code général des impôts est complété par un alinéa ainsi rédigé :
« Chaque année, les fabricants et les importateurs de produits du tabac sont tenus de produire à l'administration un document récapitulant, y compris pour chacun des États étrangers et chacun des territoires situés hors de France où ils sont domiciliés ou établis, le nom des implantations et la nature des activités exercées, et pour chaque implantation, le chiffre d'affaires, les quantités de produits fabriqués ou commercialisés, les effectifs employés exprimés en équivalent temps plein, les bénéfices ou pertes avant impôt, le montant de l'impôt payé ainsi que le montant et l'origine des subventions publiques reçues. Un décret en Conseil d'État fixe les modalités de publication par les entreprises concernées des informations mentionnées. ».
OBJET
Le Protocole pour éliminer le commerce illicite des produits du tabac a été adopté le 12 novembre 2012 par la Conférence des Parties à la CCLAT de l'OMS.
Le présent amendement vise à améliorer la traçabilité des produits du tabac et à établir un reporting afin de lutter contre la fraude liée au tabac.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-228 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5 NOVODECIES (NOUVEAU)
Après l'article 5 novodecies, ajouter un article additionnel ainsi rédigé:
Le septième alinéa de l'article 575 du code général des impôts est complété par une phrase ainsi rédigée :
« En aucun cas, une hausse du droit de perception ne doit être accompagnée d'une hausse de même montant du droit de consommation sur le prix de vente. »
OBJET
La hausse du droit de perception est une mesure de santé publique. Les fabricants de tabac ne doivent pas bénéficier financièrement de mesures de santé publique. Or l'analyse des prix au cours de ces dernières années montre que pour chaque gamme de marché, afin de ne pas perturber le comportement du consommateur, les fabricants pratiquent exactement les mêmes hausses de prix dans un contexte de libre concurrence.
Le présent amendement vise donc à s'assurer qu'aucune entente illicite des fabricants de tabac ne puisse atténuer les effets d'une hausse du droit de perception dans le cadre de la lutte contre le tabagisme.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-229 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5
I. - La section VI du chapitre 1erdu titre III de la première partie du livre 1erdu code général des impôts est complétée par un article 520 B ainsi rédigé :
« Art. 520 B. - I. - Il est institué une contribution additionnelle à la taxe spéciale prévue à l'article 1 609 vicies sur les huiles de palme, de palmiste et de coprah destinées à l'alimentation humaine, en l'état ou après incorporation dans tous produits.
« II. - Le taux de la taxe additionnelle est fixé à 200 € la tonne. Ce tarif est relevé portant actualisation des taux de la taxe sur les huiles perçue au profit du régime de protection sociale des non-salariés agricoles chaque 1er janvier, à compter du 1er janvier 2016, dans une proportion égale au taux de croissance de l'indice des prix à la consommation hors tabac de l'avant-dernière année. Les montants obtenus sont arrondis, s'il y a lieu, à la dizaine d'euros supérieure.«
III. - 1. La contribution est due à raison des huiles mentionnées au I ou des produits alimentaires les incorporant par leurs fabricants établis en France, leurs importateurs et les personnes qui en réalisent en France des acquisitions intracommunautaires, sur toutes les quantités livrées ou incorporées à titre onéreux ou gratuit.« 2. Sont également redevables de la contribution les personnes qui, dans le cadre de leur activité commerciale, incorporent, pour les produits destinés à l'alimentation de leurs clients, les huiles mentionnées au I.
« IV. - Pour les produits alimentaires, la taxation est effectuée selon la quantité entrant dans leur composition.
« V. - Les expéditions vers un autre État membre de l'Union européenne ou un autre État partie à l'accord sur l'Espace économique européen ainsi que les exportations vers un pays tiers sont exonérées de la contribution lorsqu'elles sont réalisées directement par les personnes mentionnées au 1 du III.« Les personnes qui acquièrent auprès d'un redevable de la contribution, qui reçoivent en provenance d'un autre État membre de l'Union européenne ou d'un autre État partie à l'accord sur l'Espace économique européen ou qui importent en provenance de pays tiers des huiles mentionnées au I ou des produits alimentaires incorporant ces huiles qu'elles destinent à une livraison vers un autre État membre de l'Union européenne ou un autre État partie à l'accord sur l'Espace économique européen ou à une exportation vers un pays tiers acquièrent, reçoivent ou importent ces huiles ou les produits alimentaires incorporant ces huiles en franchise de la contribution.« Pour bénéficier du deuxième alinéa du présent V, les intéressés doivent adresser au fournisseur, lorsqu'il est situé en France, et, dans tous les cas, au service des douanes dont ils dépendent une attestation certifiant que les huiles ou les produits alimentaires incorporant ces huiles sont destinés à faire l'objet d'une livraison ou d'une exportation mentionnées au même alinéa. Cette attestation comporte l'engagement d'acquitter la contribution au cas où l'huile ou le produit alimentaire ne recevrait pas la destination qui a motivé la franchise. Une copie de l'attestation est conservée à l'appui de la comptabilité des intéressés.
« VI. - La contribution mentionnée au I est acquittée auprès de l'administration des douanes. Elle est recouvrée et contrôlée selon les règles, sanctions, garanties et privilèges applicables au droit spécifique mentionné à l'article 520 A. Le droit de reprise de l'administration s'exerce dans les mêmes délais. »II. - Les recettes de la contribution mentionnée à l'article 520 B du code général des impôts sont perçues par l'Agence française de développement.
OBJET
Cet amendement a pour objet d'augmenter le montant de la taxe sur les huiles de palme, de palmiste et de coprah destinée à l'alimentation humaine et d'attribuer les recettes additionnelles de cette taxe à la lutte contre la sous-nutrition via le Fonds de Solidarité pour le Développement.
L'article 5 de la présente loi prévoit un système d'information nutritionnel sur l'étiquetage des produits. Conformément au rapport Hercberg cette mesure doit s'accompagner d'une taxe sur les produits à apport nutritionnel les plus faibles (voire négatif) pour la santé. Cet amendement vise à relever le niveau de taxation de ces huiles dont l'effet négatif sur la santé est avéré, et à redistribuer les recettes de cette taxe à la lutte contre la sous-nutrition dans les pays en développement, en finançant le Fonds de Solidarité pour le Développement.
En raison de leur richesse en acides gras saturés, ces huiles sont utilisées pour la fabrication de la margarine ou comme corps gras de friture. Elles sont utilisées de manière excessive par la restauration collective et dans l'industrie agro-alimentaire. Elles sont notamment incorporées dans les produits de biscuiterie et dans l'alimentation salée ou sucrée à destination des enfants. Selon l'ANSES (Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail), les acides gras saturés sont consommés en excès par la population française (16 % des apports énergétiques en moyenne, dont 8 % d'acide palmitique alors que l'apport nutritionnel conseillé est inférieur à 12 %). Dans l'ensemble de la population, ils contribuent au développement de la malnutrition. Ils favorisent l'obésité et les maladies cardio-vasculaires.
Cette taxe additionnelle permettrait un double dividende : (i) un signal prix, non à destination des consommateurs, mais à destination des industries agro-alimentaires pour qu'elles substituent à ces huiles de nouvelles compositions plus respectueuses de la santé humaine ; (ii) dans le sillage des taxes sur les billets d'avion et sur les transactions financières et, à l'occasion des grands agendas internationaux pour le développement en 2015, une opportunité pour la France d'innover une nouvelle fois en allouant les recettes de cette taxe additionnelle au développement et à la lutte contre la sous-nutrition.
En effet, la sous-nutrition est en cause dans 45 % des décès d'enfants de moins de 5 ans dans le monde et 52 millions d'enfants sont atteints de malnutrition aigüe. Pourtant, les budgets de l'aide publique en France vers les pays en développement ne cessent de baisser depuis 2010, avec des conséquences lourdes sur la santé des populations.Cette taxe additionnelle s'appliquerait aux huiles de coprah, de palme et de palmiste, particulièrement nocives pour la santé.
Son taux serait fixé à 200 euros la tonne. Pour un pot de pâte à tartiner de 400g, c'est un surcoût de seulement 2 centimes pour le fabricant.La France consomme entre 120 000 et 130 000 tonnes d'huile de palme à usage alimentaire par an, soit approximativement 2 kilos par habitant et par an. Si cette taxe était répercutée sur les prix à la consommation, elle engendrait un coût de 40 centimes par personne / an. Pour la seule huile de palme, le rendement de cette taxe additionnelle serait donc de l'ordre de 25 millions d'euros.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-230 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5 DUODECIES (NOUVEAU)
Après l'article 5 duodecies, ajouter un article additionnel ainsi rédigé:
Le Gouvernement remet au Parlement, avant le 1er octobre 2015, un rapport analysant les pistes d'amélioration de la traçabilité du tabac et de la lutte contre le commerce illicite des produits du tabac.
OBJET
Le Protocole pour éliminer le commerce illicite des produits du tabac a été adopté le 12 novembre 2012 par la Conférence des Parties à la CCLAT de l'OMS. Il a été signé par la France mais notre pays ne l'a pas encore ratifié.
Par conséquence, le présent amendement prévoit un rapport analysant les pistes d'amélioration de la traçabilité du tabac et de lutte contre le commerce illicite des produits du tabac.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-231 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5 DUODECIES (NOUVEAU)
Dans un délai de six mois après la promulgation de la présente loi, le ministre en charge de la santé saisit l'Autorité de la concurrence et remet un rapport au Parlement analysant les possibles mesures à prendre afin de répondre aux soupçons d'entente illicite entre fabricants de tabac.
OBJET
La hausse du droit de perception est une mesure de santé publique. Les fabricants de tabac ne doivent pas bénéficier financièrement de mesures de santé publique. Or l'analyse des prix au cours de ces dernières années montre que pour chaque gamme de marché, afin de ne pas perturber le comportement du consommateur, les fabricants pratiquent exactement les mêmes hausses de prix dans un contexte de libre concurrence.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-232 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 6 TER (NOUVEAU)
Après l'article 6 ter, ajouter un article additionnel ainsi rédigé:
Le chapitre V du titre II du livre VI de la quatrième partie du code du travail est complété par un article L. 4625-3 ainsi rédigé :
« Art. L. 4625-3. - Afin d'assurer un meilleur recensement des populations exposées au risque chimique dans le cadre de ses missions, l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail identifie les professions caractéristiques et lieux de travail des agriculteurs et salariés, exposés régulièrement aux produits phytosanitaires. ».
OBJET
Les agriculteurs ne sont pas les seuls travailleurs exposés aux pesticides et susceptibles de tomber malades. En effet, comme le montre l'enquête Apache menée par Générations futures qui a permis de trouver de nombreux résidus de pesticides dans les cheveux de travailleurs agricoles ne manipulant pourtant pas directement des pesticides, ou encore la victoire juridique des salariés de l'entreprise Triskalia qui ont été intoxiqués par des pesticides, de nombreux travailleurs sont susceptibles d'être exposés à de des produits phytosanitaires. Par cet amendement, le recensement par l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (ANSES) des professions potentiellement touchées et des personnes (dans le respect de leur vie privée) permettrait de mieux détecter et suivre les « métiers à risques». Et donc de mettre en oeuvre des politiques de prévention plus efficaces.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-233 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 7
Après l'alinéa 3, insérer l'alinéa suivant :
« Cet arrêté définit également les conditions dans lesquelles le dépistage de maladies auto-immunes peut être réalisé. »
OBJET
La maladie coeliaque ou intolérance au gluten est, de nos jours, une des maladies digestives les plus fréquentes. Elle toucherait une personne sur 100 en France comme en Europe et, selon le Comité médical de l'AFDIAG (Association Française Des Intolérants Au Gluten), seulement 10 à 20 % des cas seraient aujourd'hui diagnostiqués.
Cette maladie provoque une atrophie villositaire qui est à l'origine d'une mauvaise absorption des nutriments, en particulier du fer, du calcium et de l'acide folique. Sa connaissance a beaucoup progressé durant ces dix dernières années, mais il n'existe aujourd'hui toujours aucun traitement médicamenteux capable d'éradiquer la maladie.
L'unique solution pour les malades reste un régime alimentaire sans gluten, strict et à vie. L'exclusion du gluten de l'alimentation est donc le souci quotidien des malades qui doivent être vigilants dans le choix des denrées alimentaires courantes. Il en est de même pour les personnes allergiques aux protéines de lait
.L'absence de dépistage et de prise en charge nutritionnelle engendre des pathologies (ostéopénie, anémie, lymphome...) qui pourraient facilement être prévenues, ainsi que des consultations médicales d'autant plus coûteuses qu'elles sont inutiles si la maladie coeliaque n'a pas été diagnostiquée.
Aujourd'hui, face au surcoût engendré par le régime sans gluten et aux difficultés de son suivi au quotidien, seulement 50 % des malades adultes suivent correctement leur régime et ont donc un risque accru de complications.L'absence de stratégie de santé adaptée engendre en outre de nouvelles peurs alimentaires infondées chez des personnes qui ne sont pas intolérantes, les conduisant à des interdits alimentaires en contradiction avec l'alimentation variée et équilibrée recommandée par le PNNS (Programme National Nutrition Santé).
Cet amendement vise donc à encourager le dépistage de cette maladie ou d'autres maladies auto-immunes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-234 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 7
A l'alinéa 6 de cet article:
Supprimer les mots :
et dans les départements dont la liste est fixée par arrêté du ministre chargé de la santé après avis du Haut Conseil de santé publique.
OBJET
L'article 7 vise à permettre le dépistage rapide des mineurs sans accord parental. Cette évolution a été introduite à la demande d'associations proposant des dépistages rapides, afin d'en conforter la pratique.L'article, en l'état, prévoit cependant une condition géographique, alors même que le National du Sida, dans son avis du 15 Janvier 2015, avait préconisé un accès au dépistage rapide pour les mineurs sans accord parental, et sans poser de limites géographiques.Afin de rester dans cet état d'esprit, cet amendement propose donc de supprimer cette restriction géographique. Et ce d'autant plus que cette disposition a vocation à profiter plus particulièrement à certains territoires comme la Guyane. Alors que le VIH touche aujourd'hui de trop nombreux jeunes sur l'ensemble du territoire, il convient de ne pas limiter le champ d'application de cet article, au risque de rigidifier son application et de ne pouvoir répondre aux évolutions géographiques des épidémies : l'accès au dépistage et le cas échéant aux soins doit être facilité sur l'ensemble du territoire national.Enfin, le texte de loi proposant par ailleurs la mise à disposition d'autotests, cet amendement permet d'anticiper sur une situation paradoxale où une personne mineure aurait accès aux autotests mais pas aux TROD qui se font pourtant autour d'un cahier des charges précis et sécurisant, incluant notamment un entretien sur les pratiques et les risques par rapport au VIH et aux hépatites.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-236 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 8
A l'alinéa 11,
après le mot :
Participer
ajouter :
à la collecte,
A la fin de l'alinéa 11, ajouter la phrase:
Le cas échéant, des dispositifs d'alertes sanitaires peuvent être déclenchés afin d'informer les usagers de drogues lorsque des substances en circulations créent un danger immédiat et grave pour la vie et la santé des personnes.
OBJET
Ces modifications visent à préciser la mission de veille et d'analyse des produits. Elles tendent à spécifier que des produits en circulation doivent être collectés et analysés au cas par cas. En complément, il est proposé qu'ils puissent faire l'objet, en cas de surdosage ou de composition particulièrement dangereuse avec risques graves et immédiats pour la santé, d'alertes sanitaires à destination des usagers de drogues.Cette formulation permet ainsi de mieux recenser les substances en circulation. L'amendement vise aussi à anticiper sur la collecte et l'analyse des nouveaux produits de synthèse qui arriveraient en circulation, et dont la composition et la dangerosité ne seraient alors pas connue.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-237 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 8
Dans l'article L. 3121-4 du code de santé publique, au III :Supprimer les mots « selon des modalités adaptées au milieu carcéral »
OBJET
Cet amendement vise à supprimer cette dernière partie de la phrase, qui, sans apporter un véritable contenu, pourrait motiver une application beaucoup plus restrictive de la loi en milieu carcéral.
En effet, le milieu carcéral, prive certes la personne de sa liberté, mais implique néanmoins des obligations pour l'Etat, notamment d'assurer le bien-être physique, psychologique et social de la personne, et donc son accès à la santé. Le détenu peut prétendre à toute une série de droits fondamentaux, dont le droit à la santé, à la sécurité et à la protection de sa personne.
Ainsi, à partir de la loi du 18 Janvier 1994, l'Etat s'est engagé à assurer l'égal d'accès à la santé entre milieu fermé et milieu libre. La garantie des droits fondamentaux des personnes détenues implique le droit plein et entier à la RDR et à ses différents outils, que ce soit sur l'information, l'accompagnement, mais aussi l'accès au matériel de réduction des risques, notamment des seringues stériles.
L'amendement vise notamment la mise en place de programmes de distribution de matériel destiné à la réduction des risques, au premier titre desquels les programmes d'échanges de seringues en prison, qui sont confrontés à de fortes résistances de la part de l'administration pénitentiaire. Cette question est prioritaire alors que de nombreuses études et faits divers démontrent la circulation de produits psychoactifs en prison, avec des conditions d'usages déplorables et mettant gravement en danger la santé des détenus.
D'après une étude comparative sur ce type de programmes à l'international par le réseau juridique canadien VIH/Sida, l'échange de seringues en prison a de nombreux avantages : outre une amélioration de la santé des détenus, ces programmes participent à la réduction des comportements à risques et préviennent la transmission de maladies, dont le VIH et le VHC, sans compromettre la sécurité des gardiens (aucune seringue utilisée comme arme).
A l'inverse, il est noté une augmentation de la sureté en prison : alors que les seringues sont déjà présentes en milieu carcéral, ces programmes permettent de mieux en contrôler la circulation.L'application en détention doit, quoiqu'il en soit, faire l'objet de débats plus larges au Parlement, pour marquer une véritable volonté politique, ce afin de renforcer l'impulsion pour une mise en oeuvre concrète, innovante et ambitieuse.
Dans ce sens, il pourrait être ajouté explicitement au texte une dimension sur les expérimentations et innovations en détention.
En tout état de cause, les modalités d'application de la RDR en détention feront l'objet de décrets d'application dans lesquels ces orientations mériteraient d'être intégrées.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-238 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 8
Après l'alinéa 12, ajouter la phrase suivante:
Ne peut être poursuivie des chefs d'usage illicite et de détention illicite de stupéfiants, la personne qui détient pour son seul usage personnel et consomme des stupéfiants dans le cadre d'actions de réductions des risques, telles que définies par le présent article.
OBJET
Cette évolution s'inscrit en cohérence avec l'article 8 sur la réduction des risques. Elle rejoint aussi ce qui se fait dans les Caarud avec la présence d'acteurs bénévoles formés, ce qui favorise l'échange, le dialogue, et l'efficacité du dispositif, notamment pour l'orientation dans le parcours de santé, et l'appropriation de celui-ci par les personnes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-239 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 35 BIS A (NOUVEAU)
Rédiger ainsi cet article :
La section 7 du chapitre II du titre IV du livre Ier de la première partie du code de la santé publique est complétée par un article L. 1142-30 ainsi rédigé :
« Art. L. 1142-30. - Dans le cadre du parcours de soins des patients atteints d'une maladie de longue durée, le médecin traitant peut prescrire une activité physique adaptée à la pathologie, aux capacités physiques et au risque médical du patient.
« Les activités physiques adaptées autres que la marche ou le vélo sont dispensées par des organismes soumis au code du sport et labellisés par l'Agence régionale de santé et par les services de l'État compétents, dans des conditions prévues par décret.
« Une formation à la prescription d'une activité physique adaptée est dispensée dans le cadre des études médicales et paramédicales. »
OBJET
Cet amendement vise à améliorer la pratique du « sport sur ordonnance » en n'écartant pas la prescription de marche ou de vélo par le médecin. La pratique régulière du vélo ou de la marche à raison de 30 minutes par jour permettrait en effet selon l'OMS une diminution de 30 à 50% des maladies cardiovasculaires, l'économie de dépenses de sécurité sociale économisées pour 1 km parcouru à vélo étant évaluée à 1,21€ selon l'étude réalisée par Atout France sur l'économie du vélo en France (2009).
Une expérimentation menée en ce sens à Strasbourg - où des prescriptions médicales d'activité physique ont été proposées aux malades chroniques dans le cadre de l'opération « Sport-santé sur ordonnance » - a d'ailleurs largement fait ses preuves.
Deux évaluations - l'une médicale, l'autre sociologique - rendues publiques en janvier 2014 démontrent les impacts positifs de l'activité physique régulière et modérée: 150 généralistes se sont impliqués, 800 ordonnances ont été délivrées et 500 patients souffrant de maladies chroniques ont pris contact avec les deux éducateurs sportifs de la ville. Une amélioration statistiquement significative du score de qualité de vie et du score d'activité physique ont été enregistrés, ainsi qu'une perte de poids de 2 kg, en moyenne, chez les 65 patients suivis (41 patients souffraient d'obésité, 16 d'hypertension artérielle, 15 de diabète gras, trois de coronaropathie (certains patients souffraient de plusieurs troubles). La proportion d'obèses est passée de 73,5 % à 62,5 %. Ces bons résultats incitent chaque mois 30 à 50 nouveaux patients à s'inscrire à ce programme, à présent ouvert à ceux qui souffrent d'un cancer du sein ou du colon stabilisés, et en phase d'être étendu aux patients qui ont des problèmes respiratoires ou des lombalgies.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-240 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 9
A l'alinéa 2 de cet article:
Après les mots:
comprenant des professionnels de santé et du secteur médico-social
ajouter les mots:
ainsi que des acteurs de la promotion de la santé
OBJET
Cet ajout vise à mieux intégrer les acteurs associatifs et de la promotion de la santé, qui ne seraient certes pas soignants ni travailleurs sociaux, mais malgré tout, dûment formés, dans la mise en oeuvre de l'expérimentation d'un espace de consommation à moindre risque. Il s'agit par-là de permettre un accompagnement renforcé sur les plans sanitaires et sociaux, en complémentarité des acteurs médico-sociaux et soignants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-241 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 35 BIS A (NOUVEAU)
Titre IV - Chapitre I - article 38 - Section 3 (2° article L 1431-2)
Est ajouté un alinéa ainsi rédigé :
m) Elles s'associent avec les collectivités locales au développement de l'apprentissage du vélo notamment dans la mise en place de vélo-écoles dans les agglomérations de plus de 100 000 habitants.
OBJET
Les vélo-écoles sont des structures le plus souvent associatives qui mettent ou remettent en selle aujourd'hui environ 100 000 personnes : enfants et adultes. La demande est estimée à quelque 750 000 nouvelles personnes tous les ans et elle dépasse largement l'offre actuelle. Subventionnées par les collectivités, ces vélo-écoles sont aussi des écoles de la mobilité puisqu'on y enseigne l'articulation du vélo avec les autres modes de déplacement. Elles s'adressent également aux entreprises qui sont de plus en plus intéressées par des actions d'accompagnement des salariés dans le cadre des Plans de déplacement d'entreprise. Leur déploiement représente un gisement de plusieurs milliers d'emplois et d'environ 10 000 bénévoles.Le Plan national pour les mobilités actives lancé par le ministre des Transports le 5 mars 2014 prévoit dans sa mesure n°19 l'obligation de mettre en place une vélo-école dans les agglomérations de plus de 100 000 habitants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-242 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 38
Après l'article 38, il est inséré un article additionnel ainsi rédigé :
Au III de l'article L.1111-9-1 du code général des collectivités territoriales, il est inséré un cinquième alinéa ainsi rédigé :
« Au moins une fois par an, le Président de la conférence régionale de la santé et de l'autonomie mentionnée à l'article L.1432-4 du code de la santé publique, ainsi que le Président de la commission spécialisée mentionnée à l'article D. 1432-42 du même code sont auditionnés par la conférence territoriale de l'action publique sur les objectifs et les difficultés d'articulation des politiques territoriales et des besoins de la population en termes de prévention, d'organisation et d'accès aux soins et à des accompagnements sociaux et médico-sociaux adaptés, à domicile comme en établissement».
OBJET
La Loi 2014-58 du 27 janvier 2014 de même que le projet de loi NOTRe engagent des bouleversements importants de l'organisation territoriale, avec des compétences importantes de chaque niveau territorial pour l'organisation sanitaire, social et médico-sociale.
A titre d'exemple, la région dispose de compétences clés dans le domaine économique (travail protégé), du soutien aux politiques d'éducation (politiques de la petite enfance, enfants et adolescents avec des troubles de l'apprentissage, ou encore des transports non urbains et de la couverture numérique du territoire (accès aux soins, insertion).
Les départements conservent quant à eux des responsabilités sociales et médico-sociales, mais avec des possibilités de délégations aux métropoles nouvellement créées, sans que le schéma ne soit le même dans toutes les régions.Il est important que la démocratie en santé et une vision globale des politiques publiques, essentielles notamment dans le domaine du handicap, puissent se poursuivre dans le nouveau cadre territorial en construction.
Tel est l'objet de la présente proposition d'amendement qui engage la conférence territoriale de l'action publique à auditionner au moins une fois par an le Président de la conférence régionale de la santé et de l'autonomie et le Président de la commission spécialisée dans le domaine des droits des usagers du système de santé.
L'audition porterait notamment sur les objectifs et les difficultés d'articulation des politiques territoriales et les besoins de la population en termes de prévention, d'organisation et d'accès aux soins et à des accompagnements sociaux et médico-sociaux adaptés, à domicile comme en établissement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-243 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 17 BIS (NOUVEAU)
Après l'article 17 bis, ajouter un article additionnel ainsi rédigé:
L'article L. 6323-1 est ainsi modifié :
1°) L'alinéa 4 est remplacé par l'alinéa suivant :
«Ils sont créés et gérés soit par des organismes à but non lucratif, soit par des collectivités territoriales, soit par des établissements de santé publics ou privés, soit par des établissements médico-sociaux publics ou privés. »
OBJET
Cet amendement vise à permettre à des établissements n'ayant pas la dénomination d'établissement de santé mais prenant en charge la santé de patients, d'utilement créer et gérer un centre de santé. C'est le cas notamment des établissements médico-sociaux qui pourraient offrir, en gérant des centres de santé, des soins de premier recours, notamment pour des populations nécessitant une attention et des compétences particulières : personnes âgées, personnes handicapées,... Une telle offre de soins de proximité rendrait de grands services à des populations qui ont des difficultés de mobilité. Axée sur la prévention, cette offre permettrait par ailleurs d'éviter dans certains cas des actes plus lourds et coûteux (hospitalisations....).L'article L. 6323-1 du code de la santé publique est modifié à plusieurs reprises dans ce texte, il me semble qu'il serait pertinent de l'insérer soit autour de l'article 51 quater, soit de re-rédiger l'alinéa 6 de l'article 51 quater, ce qui pourrait donner le dispositif suivant :
"1 bis : le quatrième alinéa est ainsi rédigé«Ils sont créés et gérés soit par des organismes à but non lucratif, soit par des collectivités territoriales ou des établissements publics de coopération intercommunale, soit par des établissements de santé publics ou privés, soit par des établissements médico-sociaux publics ou privés. »
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-244 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
après le mot :
regroupés
supprimer les mots :
le cas échéant
OBJET
L'amendement du gouvernement sur la substitution du service territorial de santé au public aux communautés professionnelles territoriales de santé conduit à rendre facultatives la coopération et l'articulation des professionnels de santé avec les acteurs sociaux et médico-sociaux.
Pourtant, cette coopération avait pour objectif ambitieux de lutter contre les inégalités sociales et territoriales de santé et plus largement l'amélioration et la protection de l'état de santé de la population.
C'est un impératif alors que la progression de la précarité et de la pauvreté dans notre pays engendre non-recours, difficulté d'accès aux soins et plus largement dégradation de l'état de santé de nombre de nos concitoyens. Cette coopération est indispensable sur les territoires pour à la fois construire des diagnostics partagés, des accompagnements pluridisciplinaires adaptés et cohérents pour les personnes confrontées à la précarité, en raison parfois d'un accident de la vie dont la maladie.
La nécessité d'accompagner les personnes en situation de vulnérabilité (précarité, addictions, pathologies chroniques etc.) dans leur globalité, y compris pour le suivi et le maintien dans leurs soins, chers aux professionnels de santé, requière une collaboration entre les différents secteurs du sanitaire, du social et du médico-social.
Cette dernière permet de répondre à un enjeu de santé publique.
Tel est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-245 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 31
Après l'article 31, ajouter un article additionnel ainsi rédigé:
Le deuxième alinéa de l'article L. 1142-2 du code de la santé publique est complété par la phrase suivante :
« Le coût de cette assurance ne peut dépasser une proportion des revenus de ces professionnels de santé, fixée par décret. »
OBJET
Les sages-femmes exercent une profession médicale et sont habilitées à assurer, en toute autonomie, la surveillance de la grossesse « normale » (ou ne présentant pas de risque majeur du type diabète, grossesse multiple, hypertension, anomalie placentaire ou congénitale...), du travail et de l'accouchement, ainsi que les soins à la mère et à l'enfant après la naissance. Pour ces grossesses considérées comme « normales », les sages-femmes libérales sont aussi habilitées à accompagner les femmes qui souhaitent accoucher à domicile. Ce type de naissance, qui nécessite un suivi médical assurant une prise en charge adaptée, respecte la sécurité affective de celles qui souhaitent accoucher dans un cadre non hospitalier.
Ces accouchements physiologiques offrent à la mère la possibilité de limiter certains gestes de routine des services hospitaliers, qui peuvent être vécus comme des violences obstétricales (déclenchement du travail sans le consentement de la patiente, position imposée sur le dos pendant le travail, interdiction de boire et de manger durant le travail, pose systématique d'une perfusion, rupture artificielle de la poche des eaux, épisiotomie de routine, touchers systématiques...). Le nouveau-né lui-même peut également être sujet à ces gestes routiniers non validés scientifiquement (clampage précoce du cordon, aspiration systématique par le nez et la bouche, non-respect du peau à peau, nettoyage du vernix...). Notons qu'au cours d'un accouchement à domicile, un transfert de la mère en cas de problème est possible.
Pour ce type d'accouchement, les sages-femmes sont dans l'obligation de souscrire à une assurance responsabilité civile. Cependant, avec un salaire brut mensuel d'environ 2400 Euros, les sages-femmes sont dans l'incapacité financière de s'acquitter de cette assurance obligatoire, dont le tarif prohibitif avoisine les 20 000 euros. Alors que les gynécologues obstétriciens bénéficient d'une prise en charge partielle de leur assurance par la CPAM, ce système n'existe pas pour praticiens de santé non-médecins. Les sages-femmes ne peuvent donc pas répondre favorablement aux demandes des parents souhaitant ce type d'accouchement.
En France, à peine quelques pourcents des naissances ont lieu à domicile. Notons qu'aux Pays-Bas, cela concerne près de trente pourcents des naissances. Il est temps de repenser le système français de périnatalité et de permettre aux parents qui souhaitent un accouchement physiologique au sein de leur propre domicile, de réaliser leur projet de naissance, tout en protégeant les sages-femmes. Cela passe par une inévitable réévaluation du tarif qui leur est demandé pour pratiquer à domicile.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-246 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 BIS (NOUVEAU)
A l'alinéa 11 de cet article:
Après les mots:
les unions régionales des professionnels de santé
ajouter les mots:
les acteurs médico-sociaux et sociaux, les associations de promotion de la santé
OBJET
L'amendement sur l'étiquetage nutritionnel constitue une avancée majeure dont il conviendrait d'étudier la transposition à la restauration collective. Un étiquetage visant à l'éducation nutritionnelle des usagers de la restauration colletive pour la construction d'un repas équilibré ou adapté à leur santé (éducation thérapeutique) devrait en effet pouvoir leur être proposé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-247 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes ARCHIMBAUD et BENBASSA, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
Après les mots
d'acteurs médico-sociaux et sociaux
ajouter
ainsi que les associations de promotion de la santé
OBJET
Les communautés professionnelles de santé mises en place par l'article 12 bis du projet de loi de santé formalisent des projets de santé dans les territoires donnant lieu à des actions via les contrats territoriaux de santé.
Le présent amendement vise à intégrer à ces communautés professionnelles territoriales de santé les associations de promotion de la santé, dans la mesure où elles ont un savoir-faire pour travailler avec les populations, en vue de l'identification de leurs besoins et des solutions les plus adaptées pour y répondre.
Il s'agit donc d'intégrer les associations ayant une démarche en promotion de la santé afin de permettre la prise en compte des besoins de personnes en complémentarité de ce que pourront proposer les acteurs déjà intégrés. Au surplus, le projet de loi de modernisation de notre système de santé vise à renforcer le parcours de santé des patients, et reconnaît pour cela les acteurs et associations de promotion de la santé, comme déterminants dans ce parcours. C'est l'esprit du titre 4 sur la démocratie sanitaire et de l'amendement du gouvernement sur la médiation sanitaire. Le présent amendement vise à compléter cette logique dans l'article 12 bis.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-248 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 1ER
A l'alinéa 21 de cet article:
Après les mots:
l'Union nationale des professionnels de santé
ajouter les mots:
les représentants des collectivités locales
OBJET
Dans l'article 1er qui définit la politique de santé, une concertation préalable est prévue avant tout projet de réforme portant sur la politique de santé, hors PLFSS, avec toute une série d'acteurs institutionnels du monde de la santé : l'Union nationale des caisses d'assurance maladie, l'Union nationale des organismes d'assurance maladie complémentaire, l'Union nationale des professionnels de santé et l'organisation représentative des associations des usagers. Vu leur expertise et leur capacité à agir sur la réduction des inégalités de santé, les déterminants de santé, la proximité, la démocratie en santé et le développement des évaluations d'impact en santé, il serait pertinent d'y associer les élus locaux.C'est l'objet de cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-249 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 47
1- Après l'alinéa 15
ajouter l'alinéa suivant
6° L'ensemble des données de santé produites par les collectivités locales seules ou en partenariat avec d'autres organismes
2-
A l'alinéa 20
après les mots:
et de protection sociale
ajouter les mots:
, y compris celles conduites par les collectivités locales
3-
Alinéa 70
après les mots:
des producteurs de données de santé
ajouter les mots:
des élus de collectivités locales
OBJET
L'article 47 du projet de loi porte sur la création d'un système national des données médico-administratives et la création d'un Institut national des données de santé.
Le premier paragraphe de l'article L.1460-1 rappelle que les collectivités territoriales disposent de données puisqu'il évoque que « Les données de santé à caractère personnel recueillies à titre obligatoire et destinées aux services ou aux établissements publics de l'État ou des collectivités territoriales ou aux organismes de sécurité sociale".
Les collectivités disposent cependant également de données autres qu'il serait pertinent être d'intégrer à ce système national des données médico-administratives: diagnostics locaux, études de terrain, résultats de recherche interventionnelle, etc. L'idée de cet amendement est donc d'abord de faire en sorte que la connaissance produite au niveau local, au-delà des seules statistiques de décès, doivent intégrer la nouvelle base de données.
Ensuite, il s'agit également pour les collectivités locales de pouvoir accéder librement et gratuitement aux données recueillies et mises en forme par le futur Institut national des données de santé. Cela leur permettrait notamment de faciliter l'élaboration des diagnostics locaux, l'observation et l'évaluation des leurs actions ou encore les travaux de recherche qu'elles conduisent avec les Universités. Institut national des données de santé.
Pour toutes ces raisons, cet amendement propose que des représentants des élus de collectivités locales engagés sur les questions de santé intègrent le futur groupement d'intérêt public de l'Institut national des données de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-250 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 43 QUATER (NOUVEAU)
Avant l'alinéa 1 de cet article, insérer un paragraphe additionnel ainsi rédigé:
Au dernier alinéa de l'article L.161-41 du code de sécurité sociale, ajouter la phrase suivante :
« Chaque commission spécialisée comprend au moins un représentant des associations agréées en application de l'article L.1114-1 du code de santé publique. »
OBJET
Les commissions spécialisées de la Haute autorité de santé (HAS) sont un lieu de travail, d'échange, de production d'avis et recommandations. Ces commissions, du fait des missions de la HAS définies par la loi, sont déterminantes dans la gouvernance du système de santé.Alors que l'article 43 de la loi santé vise à renforcer et systématiser la démocratie en santé dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au sein des commissions spécialisées de la HAS.Cet amendement qui se veut large afin de véritablement faire progresser la démocratie en santé, est proposé suite au constat de lacunes en matière de démocratie sanitaire dans le processus de fixation des prix des produits de santé. Ainsi, la commission de la transparence de la HAS évalue les médicaments ayant obtenu leur autorisation de mise sur le marché. Elle donne un avis sur la prise en charge des médicaments, notamment au vu de leur service médical rendu (SMR) ainsi que de l'amélioration du service médical rendu (ASMR), avis déterminants dans la fixation des prix par le CEPS. Alors que cette commission spécialisée est déterminante pour les prix des produits de santé, et par la suite pour leur accès pour les usagers du système de santé, la représentation de ces derniers en son sein s'impose.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-251 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 21 QUATER (NOUVEAU)
Remplacer l'alinéa 4 de cet article par un alinéa ainsi rédigé:
« Le fonctionnement en dispositif intégré est défini par un cahier des charges. Il est subordonné à la conclusion d'une convention entre la maison départementale des personnes handicapées à la suite de la délibération de sa commission exécutive, l'agence régionale de santé, les organismes de protection sociale, le rectorat et les établissements et services intéressés. »
OBJET
L'inscription dans le code de l'action sociale et des familles, de la possibilité pour les instituts éducatifs, thérapeutiques et pédagogiques (ITEP) de s'organiser en dispositif intégré constitue une mesure très attendue.
L'accompagnement des enfants et des jeunes par un ITEP est contrarié par des rigidités administratives et tarifaires qui peuvent être levées par un fonctionnement intégré en dispositif, sous réserve d'être juridiquement reconnu.
Cela favorisera son déploiement homogène sur les territoires. L'engagement des acteurs externes constituent un autre facteur déterminant.
La commission exécutive de la maison départementale des personnes handicapées doit être informée en amont, tant elle joue un rôle déterminant dans l'évolution de la pratique d'orientation.
Par contre, elle n'est pas compétente sur l'offre d'accompagnement médico-social ni sur son évolution.
Le présent amendement lève donc l'ambiguïté introduite dans la version initiale de l'article 21 quater, en distinguant l'évolution de l'organisation de l'offre d'accompagnement vers un dispositif intégré de l'évolution de la pratique de l'orientation vers ce dispositif intégré.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-252 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 38
Supprimer l'alinéa 22
OBJET
Le projet de loi envisage que les schémas régionaux de santé des territoires frontaliers prennent en compte les besoins et l'offre disponible dans le pays voisin.
C'est ainsi admettre que les politiques de programmation et de planification reconnaissent la possibilité que des citoyens trouvent une réponse adaptée non pas de proximité mais sur un territoire autre que le territoire national.
Or, l'accompagnement de personnes handicapées s'inscrit bien souvent dans la durée.
C'est pourquoi, la réponse dans des pays étrangers comme la Belgique ou la Suisse ne peut pas être entendue comme une réponse adaptée souvent synonyme d'éloignement et de rupture familiale et sociale.
Aujourd'hui se sont 6 500 personnes qui vivent en Belgique.
L'exil forcé pour manque de solution adaptée sur le territoire national ne peut trouver une caution dans un tel projet de loi.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-253 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 1ER
« Le gouvernement remet au parlement une étude relative à la santé des aidants familiaux portant notamment sur l'évaluation des risques psychosociaux, des pathologies particulières liées à la fonction d'aidants et des coûts sociaux engendrés dans un délai d'un an à compter de la publication de la présente loi. »
OBJET
Plus de huit millions d'aidants non professionnels, souvent familiaux, jouent aujourd'hui un rôle central dans l'aide et l'accompagnement d'un proche dépendant de son entourage pour les actes de la vie quotidienne, en raison d'un handicap, d'une maladie.
La fatigue physique et psychique, les enjeux affectifs et le stress qu'impliquent cette fonction majeure combinés à l'isolement des aidants familiaux ont des répercussions vives sur leur propre santé.
Aussi, il est urgent aujourd'hui que la politique de santé, tel que le prévoit le présent projet de loi dans son article 1er, se saisisse de ce sujet et en mesure l'importance.
L'analyse des risques psycho-sociaux qui pèsent sur les aidants proches, des études épidémiologiques sur les pathologies et leurs coûts sociaux doivent être menées pour mettre en place une politique de santé et une stratégie nationale de santé efficaces en matière de prévention et d'accompagnement des aidants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-254 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 38
I. L'alinéa 18 de cet article est remplacé par un alinéa ainsi rédigé:
Détermine la nature, le niveau et l'évolution des besoins médico-sociaux de la population, auxquels répond l'offre des établissements et services médico-sociaux mentionnés aux b, d et f de l'article L.313-3 du code de l'action sociale et des familles, sur la base d'une évaluation des besoins sociaux et médico-sociaux, telle que prévue au 2° de l'article L.1434-2 du présent code, en cohérence avec le schéma mentionné à l'article L.312-4 du code de l'action sociale et des familles et dans les conditions prévues à l'article L.313-9 du même code ;
II. L'alinéa 21 de cet article est remplacé par un alinéa ainsi rédigé:
Après les mots:
objectifs fixés
Ajouter les mots :
et les besoins déterminés
III. Après l'alinéa 22 de cet article, insérer un alinéa ainsi rédigé :
1°) Le 1° de l'article L.313-9 du code de l'action sociale et des familles est ainsi rédigé :
« L'évolution des besoins sociaux et médico-sociaux fixés par le projet régional de santé ou le schéma applicable en vertu de l'article L.312-4 du même code."
2°) La première phrase du septième alinéa de l'article L.313-9 du code de l'action sociale et des familles est ainsi rédigée :
« Dans le cas prévu au 1°, l'autorité qui a délivré l'habilitation doit, dans le délai d'un an à compter de la publication du schéma applicable et préalablement à toute décision, demander à l'établissement ou au service de modifier sa capacité ou transformer son activité en fonction de l'évolution des besoins.»
3°) Le dixième alinéa de l'article L.313-9 du code de l'action sociale et des familles est ainsi rédigé :
« L'autorisation de dispenser des soins remboursables aux assurés sociaux ou d'autres prestations prises en charge par l'Etat ou les organismes de sécurité sociale peut être retirée pour les mêmes motifs que ceux énumérés au 1°, 3° et 4°, et selon les mêmes modalités que celles prévues par le sixième et septième aliénas du même article ».
OBJET
Lors de l'examen de cet article 38 en première lecture à l'Assemblée Nationale, la Ministre de la Santé et des Affaires Sociales a indiqué concernant la planification médico-sociale régionale et les interrogations portées par plusieurs parlementaires, notamment dans le cadre de l'amendement 2251, que ce « sujet est sérieux, et que la concertation se poursuit ».
Les associations nous indiquent que cette concertation s'est effectivement poursuivie entre la Direction Générale de la Cohésion Sociale et la FEHAP, l'APF, l'UNAPEI, la FEGAPEI et la Mutualité Française. Cette proposition d'amendement est le fruit de leurs échanges, qui n'ont pour des raisons techniques pas pu aboutir officiellement à temps pour l'examen du projet de loi de santé en commission au Sénat.
Le I- propose une mise en cohérence des dispositions du code de la santé publique avec celles du code de l'action sociale et des familles. Pour lever toute ambiguïté par rapport à la signification des « objectifs » (quantifiés) dans le droit hospitalier, l'expression « Fixe les objectifs de l'offre » est remplacée par : « Détermine la nature, le niveau et l'évolution des besoins médico-sociaux de la population, auxquels répond l'offre des établissements et services médico-sociaux (...) ».Le II est un amendement de mise en cohérence avec cette nouvelle rédaction du ILe III organise la mise en cohérence rédactionnelle entre les dispositions en vigueur du code de l'action sociale et des familles, concernant la planification et le droit des autorisations en vigueur, d'une part, et celles relatives à l'habilitation à l'aide sociale ou à délivrer des soins aux assurés sociaux. En effet et dans le cadre du Code de l'Action Sociale et des Familles, autorisation et financement public ne sont pas toujours synonymes, à la différence du champ hospitalier figurant dans le Code de la Santé Publique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-255 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 2
Alinéa 8
Remplacer les mots :
les instituts médico-éducatifs
par les mots
les établissements d'enseignement visés au 2° de l'article L312-1 du code de l'action sociale et des familles
OBJET
L'article 2 du projet de loi précise que le périmètre de mise en oeuvre de la politique de santé comprend tous les établissements d'enseignement, mais il ne cible que les instituts médico-éducatifs pour ce qui est des établissements médico-sociaux.
Le présent amendement étend la disposition à tous les établissements d'enseignement qui assurent une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes adultes handicapés ou présentant des difficultés d'adaptation, tels que visés au 2° de l'article L312-1 du code de l'action sociale et des familles, pour une réelle égalité des chances en santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-256 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 BIS (NOUVEAU)
I- A l'alinéa 9 de cet article,
Après les mots:
à cet effet
ajouter les mots:
en s'appuyant sur l'expertise des représentants d'usagers
II - A l'alinéa 11 de cet article,
Après les mots:
en concertation avec
ajouter les mots:
les acteurs médico-sociaux et sociaux
OBJET
Cet amendement a pour objectif d'associer les représentants d'usagers et les acteurs sociaux et médico-sociaux au fonctionnement des communautés professionnelles territoriales de santé afin de garantir une meilleure fluidité des parcours de santé.
Ainsi, les communautés professionnelles territoriales de santé ont pour objectif d'assurer une meilleure coordination des acteurs et à ce titre le projet de loi prévoit notamment la possibilité d'y associer des acteurs médico-sociaux et sociaux.
Curieusement, le projet de loi ne prévoit cependant pas de les associer en cas de défaut d'initiative en la matière alors même qu'il prévoit de concerter les unions régionales des professionnels de santé.
Par ailleurs, les représentants d'usagers sont absents alors même qu'ils détiennent une expertise intéressante des besoins en santé de la population qui pourrait venir enrichir utilement le projet de santé.
Cet amendement se propose donc d'y remédier.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-257 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 19
« Le gouvernement remet au parlement une étude relative à la pondération de la tarification des actes médicaux en fonction du handicap dans un délai d'un an à compter de la publication de la présente loi. »
OBJET
Prendre en charge une personne en situation de handicap demande souvent au professionnel de santé plus de temps que pour les autres patients. Temps qui n'est pas pris en compte dans la rémunération de l'acte.
Il est donc urgent d'adapter la tarification à la réalité des soins des personnes handicapés afin de lutter contre les refus de soins.
Le facteur temps dans la délivrance d'un acte de soins, à l'hôpital ou en ville, doit ainsi être valorisé dans la tarification des soins afin de garantir un soin de qualité qui requiert mise en confiance de la personne, prise en compte de l'accompagnant, temps de l'examen et du diagnostic, explication du diagnostic et du protocole de soins.
Ainsi, le comité interministériel du handicap de septembre 2013 pose dans sa feuille de route comme objectif une étude sur la pondération des actes médicaux en fonction du handicap.
Cet amendement vise à rendre prioritaire cet axe de travail important pour faciliter l'accessibilité aux soins des personnes handicapées. L'objectif est de permettre la valorisation d'actes médicaux à destination des personnes handicapées et ainsi contribuer à réduire les refus de soins.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-258 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD et M. DESESSARD
_________________
ARTICLE 12 BIS (NOUVEAU)
Après l'alinéa 18
Insérer un alinéa ainsi rédigé :
Les communautés professionnelles territoriales de santé ont la possibilité de signer une convention tripartite avec l'agence reìgionale de santeì dont elle deìpend et un eìtablissement public aÌ caracteÌre scientifique, culturel et professionnel comportant une uniteì de formation et de recherche de meìdecine, ayant pour objet le deìveloppement de la formation et la recherche en soins primaires
OBJET
La structuration de l'offre de soin ambulatoire par la création de communauté professionnelle territoriale de santé apparaît comme un élément fondateur de l'organisation des soins. Ces communautés se fondant sur un projet médical commun vont permettre une articulation fine de l'offre de soins et cette dernière gagnera en visibilité pour les usagers et les acteurs du territoire.
Ces communautés professionnelles gagneraient à pouvoir contractualiser avec les universités à l'image des maisons de santé universitaire et ceci pour deux raisons.
Premièrement, nous sommes confrontés depuis ces dernières années à un manque de terrain de formation pratique surtout en médecine générale pour les étudiants en médecine du fait de l'augmentation importante du numerus clausus. Aujourd'hui, seulement 66% des étudiants en second cycle effectue un stage chez le praticien en ambulatoire, alors que l'engagement n°1 du pacte territoire santé de Mme la Ministre de la santé de 2012 affiche un objectif de 100 %. Ce manque de terrain de formation a pour conséquence directe, un manque de visibilité pour la médecine générale et donc d'attractivité. Pourtant cette spécialité est indispensable dans l'offre de soin ambulatoire. Cette contractualisation permettrait à ces communautés de devenir des acteurs structurés de la formation des futurs médecins (externes et internes) en ambulatoire.
Le deuxième intérêt résidant dans la contractualisation des communautés professionnelles avec l'université est de rapprocher les acteurs de soins primaires des acteurs de recherche. En effet, permettre à ces équipes de participer aux projets de recherche irait dans le sens d'une amélioration des pratiques en ambulatoire et rendrait cet exercice plus attractif pour les jeunes et actuels praticiens. De plus, le champ de la recherche en soins primaire serait élargi à ces communautés. Cette proposition émane du même constat qu'avait pu amener Mme la Ministre de la santé à proposer un rapprochement des maisons de santé et des universités, engagement n°6 du pacte-territoire santé et définition de ces structures dans l'article 29 de la petite loi.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-259 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme ARCHIMBAUD, M. DESESSARD
et les membres du Groupe écologiste
_________________
ARTICLE 12 TER (NOUVEAU)
Alinéa 7
après les mots :
professionnels de santé
insérer les mots :
, des réprésentants des étudiants en médecine
OBJET
L'objet de l'article 12 ter est de mettre en place un pacte territoire-santé afin de proposer une meilleur attractivité des territoires et un meilleur accès aux soins de proximité.
Le suivi et le bilan des mesures mises en place par ce pacte par un comité national est indispensable. Cependant, dans un objectif d'amélioration de l'impact de ces mesures mais également dans la construction de nouveaux dispositifs il apparaît essentiel que ces dernières soient construites avec les organisations représentatives des étudiants en médecine.
En effet, la contribution des représentants des cibles de ces mesures parait essentielle à la réussite de ces dernières.
Cet amendement propose donc d'ajouter des représentants des étudiants en médecine à la composition du comité national chargé d'assurer le suivi de la mise en oeuvre du pacte territoire santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-260 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. TOURENNE, JEANSANNETAS, VAUGRENARD et YUNG et Mme RIOCREUX
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 30 TER (NOUVEAU)
Le titre VI du livre III de la quatrième partie du code de la santé publique est ainsi modifié :
1° compléter l'intitulé du titre VI :
Insérer après les mots du titre : « d'opticien-lunettier »
Le mot : « optométriste »
2 °Après le chapitre II du titre VI du livre III de la quatrième partie, il est inséré un chapitre II bis ainsi rédigé :
« Chapitre 2 bis : optométriste
« Art. L. 4362-13 Est considéré comme exerçant la profession d'optométriste toute personne qui exécute habituellement des actes professionnels d'optométrie, définis par décret en Conseil d'État pris après avis de l'Académie nationale de médecine.
« Art. L. 4362-14. - Peuvent exercer la profession d'optométriste et porter le titre d'optométriste:
« - les personnes titulaires d'un diplôme de master en sciences de la vision et remplissant les conditions requises pour l'exercice de la profession d'optométrie;
« - les ressortissants d'un État membre de l'Union européenne ou d'un autre État partie à l'accord sur l'Espace économique européen, titulaires d'un ou plusieurs diplômes, certificats ou autres titres permettant l'exercice de la profession d'optométriste dans un de ces États, dans des conditions fixées par décret en Conseil d'État.
- les personnes actuellement diplômées de maîtrise en sciences de la vision bénéficieront selon des conditions indiquées en décret d'un délai afin de pouvoir réunir les conditions nécessaires à l'exercice de la profession.
« Art. L. 4362-15. - Les optométristes sont tenus de faire enregistrer sans frais leurs diplômes, certificats ou titres auprès du service de l'État compétent ou l'organisme désigné à cette fin.
En cas de changement de situation professionnelle, ils en informent ce service ou cet organisme.
« Les optométristes ne peuvent exercer leur profession que si leurs diplômes, certificats ou titres ont été enregistrés conformément au premier alinéa.
« Il est établi, pour chaque département, par le service de l'État compétent ou l'organisme désigné à cette fin, une liste des optométristes exerçant dans le département, portée à la connaissance du public. Un optométriste ne peut être inscrit que dans un seul département. L'optométriste ne peut exercer dans un magasin d'optique ;
2° L'État peut autoriser à titre expérimental, dans certaines régions, pour une durée de trois ans, les optométristes à prescrire des verres correcteurs ainsi que des lentilles oculaires de contact et effectuer tout examen nécessaire à la prescription, dans des conditions fixées par décret en Conseil d'État, sauf pour les personnes âgées de moins de seize ans.
OBJET
Malheureusement à l'heure actuelle, les médecins ophtalmologistes sont trop peu nombreux et mal répartis sur le territoire pour faire face aux besoins de la population.
C'est pourquoi, il serait utile de reconnaitre l'optométriste et la formation française, déjà reconnue dans de nombreux pays européens.
Le diplôme national existe depuis 1991 sous la forme d'une maitrise d'optométrie (bac+4), devenue en 2004 un Master de sciences de la vision (bac+5), sur les préconisations du ministère de l'éducation nationale et à des fins d'harmonisation européenne.
Le système de coopérations entre les professionnels de santé testé par plusieurs Agences Régionales de Santé peine à prouver ses bienfaits, en raison d'importantes limites liées à la spécificité des protocoles mis en place et à la complexité des procédures. Par ailleurs, il s'agit d'initiatives locales basées sur l'adhésion individuelle de certains professionnels de santé concernés et donc non transposables à l'ensemble des professions de la filière.
Cette réforme de la profession visuelle permettrait, comme le soulignait le rapport de l'IGF :
Une réduction des délais d'attente pour l'obtention d'une prescription de lunettes.La reconnaissance des compétences acquises par un certain nombre d'opticiens et validées par l'obtention d'un diplôme de niveau BAC+5.Un meilleur accès aux ophtalmologistes pour les patients atteints de pathologiesUne diminution des dépenses de l'assurance-maladieUne meilleure prévention des pathologies visuelles par des acteurs de la santé de proximité.
L'optométriste pourrait ainsi devenir un utile soutien pour les patients sans difficulté.
Cet amendement plaide pour la distinction entre les professions d'opticien-lunettier et d'optométriste.
Car la confusion des genres pourrait faire penser à de la vente forcée. Avec cette distinction, les difficultés s'amoindrissent et l'optométriste devient un professionnel de la vue à l'instar de l'orthoptiste.
En aucun cas, l'optométriste n'est habilité à intervenir médicalement ou à diagnostiquer des atteintes physiologiques de l'oeil car ceci reviendrait à pratiquer illégalement la médecine
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-261 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. CIGOLOTTI
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 29
Compléter l'article L. 4362-9-1 du code de la santé publique par l'alinéa suivant :
« Les opticiens-lunetiers et les orthoptistes ayant suivis une formation qualifiante de contactologie sont habilités à pratiquer l'acte d'adaptation des lentilles oculaires de contact, sous couvert d'une délégation de soins des ophtalmologistes, et en dehors des cas de prescriptions médicales que l'Assurance Maladie prend en charge, tels que prévus à l'article L 165-1 du code de la sécurité sociale. Un décret fixera le niveau de formation attendu en contactologie pour autoriser les opticiens-lunetiers et les orthoptistes à pratiquer cette adaptation ».
OBJET
Cet amendement vise à faciliter l'accès aux lentilles pour la population. En effet aujourd'hui, près de 3 millions de Français en portent quotidiennement, et l'observatoire Galileo affirmait en 2014 que plus de 30% des porteurs de lunettes, qui représentent environ les 2/3 de la population selon l'institut Ipsos, seraient intéressés par le port de lentilles.
En France, l'adaptation de lentilles de contact est considérée comme un acte médical réalisé par les ophtalmologistes. Or en pratique, on sait qu'il existe de nombreux cas de délégation officieuse de ceux-ci à des professionnels de santé de l'oeil : orthoptistes ou opticiens-lunettiers.
La répartition des ophtalmologistes est très inégale sur le territoire, et de nombreuses zones ne sont pas couvertes, ou en carrence.
Par ailleurs, un nombre grandissant d'opticiens-lunettiers a acquis une formation complémentaire en contactologie, que ce soit par le biais d'une licence ou d'un master en sciences de la vision, mais aussi via un diplôme universitaire en contactologie. Une quarantaine de formations de ce type existent déjà depuis plusieurs années. La plupart de ces formations sont au moins de niveau licence. Cette formation complémentaire rend particulièrement qualifiés ces professionnels de santé pour la réalisation de l'adaptation des lentilles de contact.
Par conséquent, il est absolument nécessaire que d'autres professionnels de santé oculaire que les ophtalmologistes puissent offrir une solution adéquate aux besoins des patients qui veulent porter des lentilles de contact, en permettant ainsi une délégation de la compétence d'adaptation à d'autres professionnels.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-262 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GATEL
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 5 BIS A (NOUVEAU)
Avant l'article 5 bis A
Insérer un article additionnel ainsi rédigé:
Après l'article L641-19-1 du Code rural et de la pêche maritime, il est inséré un article L641-19-2 ainsi rédigé :
«Art. L641-19-2 - Sans préjudice des règlementations communautaires ou nationales en vigueur à la date de promulgation de la loi, peuvent être reconnus comme démarche agricole d'intérêt nutrition et environnement reconnue par l'Etat les produits agricoles ou alimentaires qui sont produits selon la démarche agricole d'amélioration de la qualité nutritionnelle des aliments dont l'intérêt est reconnu par les ministères de la santé et de l'environnement dans le cadre du dispositif des accords collectifs préconisés par le ministère de l'agriculture.
Un décret fixe les conditions dans lesquelles est délivrée cette mention valorisante. »
OBJET
L'application du règlement (CE) n° 1924/2006 du parlement européen et du Conseil du 20 décembre 2006 concernant les allégations nutritionnelles et de santé portant sur les denrées alimentaires restreint les possibilités de communiquer et de valoriser les démarches plus globales d'agriculture à vocation nutrition et environnement.
Ces démarches globales sont initiées dès la phase d'alimentation des animaux ou dès la mise en place de cultures, ce qui ne peut être quantifié de manière aussi précise qu'un enrichissement a posteriori de produits plus standards.
Ainsi, le présent amendement vise à rendre possible la faculté de communiquer et de valoriser les démarches d'agriculture à vocation santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-263 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GATEL
_________________
ARTICLE 37
I - A l'alinéa 2
Après le mot :
promoteur
Insérer le mot :
industriel
II- Après l'alinéa 2
Insérer un alinéa ainsi rédigé :
« On entend par recherche à finalité commerciale, les recherches dont les résultats sont exploités à des fins lucratives (obtention ou extension d'une autorisation de mise sur le marché). Les recherches à finalité non commerciale bénéficient quant à elles des dérogations prévues au titre de l'article L 1121 -16-1 du code de santé publique ».
OBJET
Les recherches menées par les promoteurs académiques et institutionnels sont loin d'avoir toutes pour but l'obtention de l'autorisation de mise sur le marché d'un nouveau médicament. Elles portent aussi sur la recherche ou la validation de nouvelles stratégies susceptibles d'améliorer la qualité de vie des patients ou de diminuer la durée des traitements (donc des coûts), sur celles de biomarqueurs permettant une médecine personnalisée, sur la validation d'outils diagnostiques, sur des aspects épidémiologiques ou pharmaco-économiques.
Aussi il est indispensable de clarifier la notion de recherche à finalité commerciale afin d'éviter une dérive vers une requalification automatique de l'ensemble des études, y compris pour celles menées par la recherche académique. En effet, toute étude peut potentiellement, in fine, être exploitée sans que ce fût son objectif initial, par un promoteur industriel.
La fourniture de médicaments gratuits prescrits dans le cadre de l'AMM pendant la durée de l'expérimentation représenterait un surcoût que les promoteurs académiques seraient incapables de supporter. A ce titre, les promoteurs académiques doivent donc pouvoir continuer à bénéficier de la dérogation prévue au titre de l'article L 1121-16-1.
Le présent amendement vise donc à éviter tout risque juridique et à garantir le régime dérogatoire pour les recherches académiques ou institutionnelles qui ne seraient pas à finalité commerciale dès leur origine.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-264 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GATEL
_________________
ARTICLE 37
Alinéa 4
Remplacer l'alinéa par un alinéa ainsi rédigé :
Lorsque la recherche est réalisée dans des établissements de santé, la prise en charge de ces frais supplémentaires fait l'objet d'une convention conclue entre le promoteur et le représentant légal de chaque établissement de santé. Les parties à cette convention peuvent décider d'affecter une partie de ces frais supplémentaires pour un usage au niveau du service de l'investigateur. Outre l'ouverture d'un compte dédié au sein de l'établissement de santé, cette affectation pourra être dirigée vers un organisme privé sans but lucratif dont est membre l'investigateur et dont l'objet social vise notamment à faciliter le fonctionnement du service, la recherche qui y est effectuée ou la formation de ses membres, ou à une structure de valorisation désignée par l'investigateur. La convention, conforme à une convention type définie par un arrêté du ministre chargé de la santé, comprend les conditions de prise en charge de ces frais supplémentaires incluant notamment les incitations financières à l'inclusion et les frais de personnels de recherche engagés pour cette recherche ainsi que les conditions d'affectation de ces frais à la structure désignée par l'investigateur.
OBJET
Le professionnalisme des investigateurs français et leur implication dans la recherche clinique contribuent à la grande qualité de l'investigation clinique française et à son attractivité.
Dans le cadre du contrat unique, l'établissement de santé en concertation avec le promoteur, devrait pouvoir préserver le fléchage des frais engagés par les structures de recherche et pris en charge par le promoteur vers ces structures de recherche désignées par l'investigateur.
Cette disposition faciliterait ainsi l'acceptation par les investigateurs de la mise en place de contrats uniques dans le but de maintenir, voire renforcer, leur implication dans la réalisation de protocoles de recherches à promotion industrielle en assurant la continuité de la prise en charge des frais liés à celle-ci et engagés par les structures de recherche avec lesquelles ils travaillent.
L'amendement vise donc à garantir qu'une partie des flux financiers puisse continuer à être orientée notamment vers les associations d'investigateurs afin de conserver l'implication de ces derniers dans la recherche clinique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-266 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GATEL
_________________
ARTICLE 43 A (NOUVEAU)
Après l'alinéa 4,
insérer un alinéa ainsi rédigé :
3° L'article L.1110-6 est complété par un alinéa ainsi rédigé :
« Afin d'assurer la continuité du suivi scolaire des enfants mentionnés au premier alinéa, les établissements de santé autorisés à exercer sous la modalité d'hospitalisation à domicile peuvent intervenir au sein des écoles et établissements d'enseignement scolaire visés au livre IV du code de l'éducation ».
OBJET
L'article L.1110-6 du code de la santé publique garantit aux enfants en âge scolaire le droit à un suivi scolaire adapté lorsqu'ils sont hospitalisés dans un établissement de santé avec hébergement.
Toutefois, ces dispositions ne permettent pas aux établissements d'hospitalisation à domicile d'intervenir auprès d'enfants et d'adolescents en milieu scolaire. Cette situation peut conduire ces enfants et adolescents à être maintenus à leur domicile ou en établissement de santé avec hébergement alors même qu'ils pourraient poursuivre leur parcours scolaire en milieu ordinaire grâce à leur prise en charge par l'hospitalisation à domicile.
Cet amendement vise à compléter ces dispositions en permettant la conciliation des soins de niveau hospitalier avec le suivi scolaire des enfants et adolescents en autorisant l'intervention des établissements d'hospitalisation à domicile en milieu scolaire.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-267 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme GATEL
_________________
ARTICLE 51 QUATER (NOUVEAU)
Après l'alinéa 9
Insérer un alinéa ainsi rédigé :
4° Après le quatrième alinéa, il est inséré un alinéa ainsi rédigé :
« Les structures associatives mobiles de soins dentaires bénéficient du statut de centre mobile de santé bucco-dentaire afin de faciliter la prise en charge bucco-dentaire des personnes âgées en perte d'autonomie à domicile ou en établissement d'hébergement pour personnes âgées dépendantes, notamment dans les zones de désertification médicale. »
OBJET
La situation d'exclusion du système de soins bucco-dentaires que connaissent les résidents des EHPAD et les personnes âgées en perte d'autonomie à domicile constitue un défi croissant de santé publique.
Le transport médicalisé vers les dentistes libéraux, eux-mêmes très insuffisamment équipés en ce qui concerne l'accessibilité, constitue une pratique lourde et coûteuse pour la collectivité.
Cela conduit à de trop nombreux renoncement aux soins. En effet, plusieurs études montrent que 60 à 80 % des résidents en EHPAD souffrent d'un défaut de soins dentaires : 75% des résidents en EHPAD n'ont pas un état bucco-dentaire compatible avec une alimentation normale.
Pour y faire face, certaines structures associatives expérimentent différentes approches ayant pour objet de réaliser les soins dentaires au sein même des EHPAD ou à domicile. Dans ce cadre, les dentistes partenaires de ces initiatives sont des libéraux qui dédient à cette activité une partie de leur temps en dehors de leurs cabinets.
Toutefois il apparaît que ces différentes initiatives sont difficilement reproductibles sur l'ensemble du territoire en raison de freins règlementaires et d'une démographie hétérogène des chirurgiens dentistes.
C'est pourquoi, la création d'un statut de « centre mobile de santé bucco-dentaire » permettrait une prise en charge adaptée des publics visés et une égalité d'accès aux soins pour tous.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-268 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BIZET
_________________
ARTICLE 11 QUATER (NOUVEAU)
Supprimer cet article.
OBJET
La directive 2009/48/CE relative à la sécurité des jouets restreint déjà la présence résiduelle de bisphénol A pour l'ensemble des jouets destinés aux enfants quel que soit leur âge, et offre d'ores et déjà à ce titre un très haut niveau de protection de la santé des enfants. La disposition adoptée à l'Assemblée nationale va à l'encontre de la réglementation européenne en vigueur et des avis scientifiques publiés par l'ANSES et l'EFSA.
Cette directive a déjà fait l'objet de cinq modifications depuis 2013, dont l'une traitant d'une restriction spécifique relative au bisphénol A dans les jouets destinés aux enfants de moins de trois ans ou les jouets mis en bouche quelle que soit la classe d'âge des enfants. Cette modification relative au bisphénol A (Directive 2014/81/UE) a été adoptée à l'unanimité par les États membres et a été transposée en droit français par un arrêté du 8 janvier 2015 (NOR : EINI1427472A ) pour une mise en oeuvre à compter de décembre 2015.
Au regard des nouvelles données scientifiques apportées par l'autorité européenne de sécurité des aliments (EFSA) en ce début d'année 2015, le groupe d'experts « jouet » européen, dont la France fait partie, a déjà engagé une instruction pour déterminer la nécessité de réviser le texte de la directive récemment adoptée (Voir compte rendu n°ENTR/TOYS/EXP/WG/2015/020 du 18 février 2015).
Sur le plan scientifique, les avis publiés par les agences de sécurité sanitaire, l'EFSA et l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (ANSES), ont conclu sans divergence que l'exposition au bisphénol A via les jouets est considérée à ce jour comme nulle.
L'adoption de cette interdiction ne serait en outre juridiquement pas viable au regard du droit européen, car contraire au principe de libre circulation des marchandises, la France s'exposant à des poursuites devant la Cour de justice de l'Union européenne.
Il est donc demandé de privilégier la mesure de gestion déjà engagée au niveau européen à travers la directive 2009/48/CE comme la France l'a déjà fait pour les papiers thermiques contenant du bisphénol A dans le cadre du règlement REACH n° 1907/2006.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-269 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BIZET
_________________
ARTICLE 38
I. Rédiger comme suit l'alinéa 18
3° Détermine la nature, le niveau et l'évolution des besoins médico-sociaux de la population, auxquels répond l'offre des établissements et services médico-sociaux mentionnés aux b, d et f de l'article L.313-3 du code de l'action sociale et des familles, sur la base d'une évaluation des besoins sociaux et médico-sociaux, telle que prévue au 2° de l'article L.1434-2 du présent code, en cohérence avec le schéma mentionné à l'article L.312-4 du code de l'action sociale et des familles et dans les conditions prévues à l'article L.313-9 du même code ;
II. Alinéa 21
Après les mots
objectifs fixés
sont ajoutés les mots
et les besoins déterminés
III. Après l'alinéa 22, insérer un alinéa rédigé comme suit :
« II ter. - L'article L. 313-9 du code de l'action sociale et des famille est ainsi modifié :
1°) Le 1° est ainsi rédigé : « L'évolution des besoins sociaux et médico-sociaux fixés par le projet régional de santé ou le schéma applicable en vertu de l'article L.312-4 du même code ».
2°) La première phrase du septième alinéa est ainsi rédigée : « Dans le cas prévu au 1°, l'autorité qui a délivré l'habilitation doit, dans le délai d'un an à compter de la publication du schéma applicable et préalablement à toute décision, demander à l'établissement ou au service de modifier sa capacité ou transformer son activité en fonction de l'évolution des besoins . »
3°) Le dixième alinéa est ainsi rédigé : « L'autorisation de dispenser des soins remboursables aux assurés sociaux ou d'autres prestations prises en charge par l'Etat ou les organismes de sécurité sociale peut être retirée pour les mêmes motifs que ceux énumérés au 1°, 3° et 4°, et selon les mêmes modalités que celles prévues par le sixième et septième aliénas du même article ».
OBJET
Lors de l'examen en première lecture à l'Assemblée Nationale, Marisol Touraine, Ministre de la Santé et des Affaires Sociales a indiqué -concernant la planification médico-sociale régionale et les interrogations portées par plusieurs parlementaires, notamment dans le cadre de l'amendement 2251- que ce « sujet est sérieux, et que la concertation se poursuit ».
Tel a été le cas de la Direction Générale de la Cohésion Sociale avec la FEHAP, l'APF, l'UNAPEI, la FEGAPEI et la Mutualité Française. Cette proposition d'amendement est le fruit de ces échanges.
Le I propose une mise en cohérence des dispositions du code de la santé publique avec celles du code de l'action sociale et des familles. Pour lever toute ambiguïté par rapport à la signification des « objectifs » (quantifiés) dans le droit hospitalier, l'expression « Fixe les objectifs de l'offre » est remplacée par : « Détermine la nature, le niveau et l'évolution des besoins médico-sociaux de la population, auxquels répond l'offre des établissements et services médico-sociaux (...) ».
Le II est de cohérence rédactionnelle avec le I de la proposition d'amendement.
Le III organise la mise en cohérence rédactionnelle entre les dispositions en vigueur du code de l'action sociale et des familles, concernant la planification et le droit des autorisations en vigueur, d'une part, et celles relatives à l'habilitation à l'aide sociale ou à délivrer des soins aux assurés sociaux. En effet et dans le cadre du Code de l'Action Sociale et des Familles, autorisation et financement public ne sont pas toujours synonymes, à la différence du champ hospitalier figurant dans le Code de la Santé Publique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-270 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BIZET
_________________
ARTICLE 5 QUINQUIES (NOUVEAU)
Rédiger ainsi l'alinéa 15 :
« II. - Le I entre en vigueur le 20 mai 2016, à l'exception des produits du tabac contenant un arôme clairement identifiable dont le volume des ventes représente, au sein de l'Union européenne, à la date du 20 mai 2016 au plus tard, 3 % ou plus d'une catégorie de produits du tabac déterminée. Pour les produits concernés dans l'article L. 3511-2-3 du code de la santé publique l'entrée en vigueur est fixée au 20 mai 2020. »
OBJET
On ne peut que se féliciter que l'union européenne s'inscrive aujourd'hui dans une démarche d'harmonisation. Aussi, cet amendement vise à respecter la lettre et l'esprit de la directive 2014/40/UE relative au rapprochement des dispositions législatives, réglementaires et administratives des États membres en matière de fabrication, présentation et vente des produits du tabac et des produits connexes et abrogeant la directive 2001/37/CE.
En ce sens, dans l'objectif d'harmonisation poursuivit et conscient que notre pays partage ses frontières avec 5 autres pays, il est essentiel de fixer l'interdiction de la commercialisation des cigarettes contenant des arômes dès mai 2016 et celle des cigarettes mentholées en mai 2020 conformément aux termes de la directive susmentionnée.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-272 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET et D. ROBERT, Mmes PROCACCIA et DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 SEXIES (NOUVEAU)
Alinéa 3
Supprimer cet alinéa
OBJET
Cet article revient sur un équilibre qui avait été trouvé par le Conseil constitutionnel dans sa décision n°90-283 relative à la loi Evin.
En effet, le Conseil constitutionnel n'avait validé les mesures prohibant la publicité et la propagande en faveur du tabac, dont il reconnaissait qu'elles affectaient l'exercice du droit de propriété du marque, que parce que "la loi réserve la possibilité de faire de la publicité à l'intérieur des débits de tabac".
Il convient donc de garder cet équilibre entre droit de propriété et protection de la santé publique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-273 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET et D. ROBERT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 SEXIES (NOUVEAU)
Alinéa 8
Supprimer cet alinéa
OBJET
Cet alinéa propose d'interdire la publicité dans la presse professionnelle sous peine d'une amende de 45000 euros et de poursuites pénales.
Dans la mesure où cette presse est spécialisée et n'est lue que d'un public averti (les 26000 buralistes), cette disposition ne comporte aucun effet quant à la lutte contre le tabagisme ou contre les marchés parallèles.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-274 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET, D. ROBERT et DELATTRE, Mmes LOPEZ et PROCACCIA, M. de RAINCOURT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 SEPTIES (NOUVEAU)
Alinéa 2
Rédiger ainsi l'alinéa 2:
"Art. L 3511-2-4. - Par dérogation à l'article L 3335-1 et sans préjudice des droits acquis, le représenant de l'Etat dans le département peut prendre des arrêtés pour déterminer les distances auxquelles les débits de tabac ne peuvent s'installer autour des édifices et établissments suivants, dont l'énumération est limitative: les établissements d'instruction publique, les établissements scolaires privés, les établissements de formation ou de loisirs de la jeunesse.
OBJET
Cet amendement réecrit le dispositif visant à réglementer le transfert ou la création de débit de tabac à proximité de certains établissements.
Plutôt que de s'en remettre à une règle générale et à un seuil unique fixé en Conseil d'Etat, qui méconnaitrait la diversité de l'urbanisme en France, il est proposé de décentraliser la prise de décision au niveau du préfet du département. Celui-ci pourra apprécier, au plus près du terrain, les distances à imposer pour tout établissement d'un débit de tabac.
En effet, la situation ne saurait être identique à Paris, dans la canton de Montbazon ou celui du Gâtinais en Bourgogne.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-275 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET et D. ROBERT, Mmes DEROMEDI et LOPEZ, M. de RAINCOURT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 OCTIES (NOUVEAU)
Alinéa 5
Supprimer les mots :
"ou les distributeurs de produits de tabac"
OBJET
Les distributeurs sont représentés au niveau national par la Confédération des buralistes. Cette dernière conduit un certain nombre d'actions de solidarité, notamment avec le secours populaire. Ces actions n'ont pas pour objet de promouvoir le tabac mais montrent l'engagement des buralistes pour des organismes d'intérêt général.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-276 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET, D. ROBERT et DELATTRE, Mmes DEROMEDI, LOPEZ et PROCACCIA, MM. de RAINCOURT et REICHARDT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 SEXDECIES (NOUVEAU)
Alinéa 4
Après les mots "pris pour leur application"
Insérer les mots
"ainsi que les infractions aux dispositions des articles 565 alinéa 2 et 568 alinéa 1 du code général des impôts"
OBJET
Cet article précise l'habilitation des agents à vérifier que les buralistes ne vendent pas de tabac aux mineurs.
Par cet amendement, il est proposé que ces mêmes agents puissent aussi intervenir à l'encontre d'un vendeur à la sauvette qui vend des cigarettes à proximité de l'établissement du buraliste.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-277 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET, D. ROBERT et DELATTRE, Mmes DEROMEDI et LOPEZ, MM. de RAINCOURT et REICHARDT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 OCTODECIES (NOUVEAU)
Alinéa 2
Après les mots "de produits du tabac", insérer les mots:
", jusqu'à la vente finale par les buralistes agréés,"
OBJET
Cet article prévoit un mécanisme de traçabilité des produits du tabac.
Par cet amendement, il est proposé de préciser que cette traçabilité se fasse jusqu'au point de vente final, soit le buraliste, agent agréé par l'Etat pour réaliser la vente au consommateur.
L'article dans sa formulation actuelle lasse planer un doute quant à l'étendue du contrôle qui sera effectué, lequel doit être le plus large possible afin de lutter plus efficacement contre le marché parallèle des produits du tabac qui représente un quart du marché total.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-278 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. LEMOYNE, CHAIZE, CHARON, J.P. FOURNIER et GRAND, Mmes IMBERT et LAMURE, M. LEFÈVRE, Mme MORHET-RICHAUD, MM. MORISSET, PIERRE, PILLET, REVET et D. ROBERT, Mmes DEROMEDI, LOPEZ et PROCACCIA, M. de RAINCOURT, Mme DESEYNE et MM. DALLIER et LONGUET
_________________
ARTICLE 5 NOVODECIES (NOUVEAU)
Alinéa 3
Compléter cet alinéa par une phrase ainsi rédigée :
"Cette homologation ne peut intervenir que si le différentiel entre le tarif proposé et le tarif moyen des produits similaires vendus dans les pays frontaliers à la France sur le continent européen n'excède pas 15%."
OBJET
Cet article traite de l'homologation des prix pour les produits du tabac. Il est proposé de le compléter en précisant que l'homologation doit tenir compte des prix des pays frontaliers à la France sur le continent européen.
En effet, le marché parallèle représente 26 % du marché total et le différentiel de prix avec les pays frontaliers en est la première cause.
Par conséquent, l'homologation des prix ne doit intervenir que si ce différentiel est maintenu à un niveau tenable faute de quoi cela renforcerait le marché parallèle.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-279 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. GABOUTY, CIGOLOTTI et CHASSEING, Mme DESEYNE et MM. KERN et TANDONNET
_________________
ARTICLE 24
Completer la premiere phrase de cet alinéa, par les mots suivants: " sous reserve de l'accord explicite du patient."
OBJET
Cet amendement subordonne la dématérialisation des lettres de liaison à un accord explicite du patient afin de prendre en compte la situation des personnes ne disposant pas du matériel adéquat pour consulter leur DMP, pour imprimer leur lettre de liaison ou non familières avec les NTIC.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-282 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme IMBERT
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 50 BIS (NOUVEAU)
Après l'alinéa 3
Insérer un article additionnel ainsi rédigé:
A compter du 1 er juillet 2017 sont abrogées les dispositions suivantes :
• Le II de
l'Article L. 1221-10 du code de la santé publique
• Le 1bis de
Article L. 1222-8 du code de la santé publique
• L'Article L.
5126-5-2 du code de la santé publique
OBJET
L'article 71 de la loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015 a autorisé les établissements de transfusion sanguine à conserver et à délivrer du plasma sanguin, qui a maintenant le statut de médicament de la fabrication à la délivrance et de fait l'ensemble des dispositions du code de la santé publique en matière de médicament doivent être respectées. Or, conformément aux dispositions de l'article L.5126-5 du code de la santé publique, il appartient à la pharmacie à usage intérieur de l'établissement de santé d'assurer la gestion, l'approvisionnement, la préparation, le contrôle et la dispensation des médicaments et des dispositifs médicaux stériles. Ce qu'elle fait actuellement pour les médicaments, y compris dérivés du sang.
Cet amendement a donc pour objectif de tenir compte de la modification de statut du plasma sanguin devenu médicament et de fixer une date limite d'application aux dispositions introduites par l'article 71 de la loi de financement de la sécurité sociale pour 2015.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-283 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
MM. ROCHE, VANLERENBERGHE
et les membres du Groupe Union des Démocrates et Indépendants - UC
_________________
ARTICLE 38
I - Alinéa 21
Compléter cet alinéa par une phrase ainsi rédigée :
« Ce principe est mis en oeuvre, s'agissant des établissements et services mentionnés audit 3°, conformément aux dispositions de l'article L.312-4 et dans les conditions prévues aux articles L. 313-4, L. 313-8 et L. 313-9 du code de l'action sociale et des familles. »
II.- Après l'alinéa 110
Insérer un I bis ainsi rédigé :
« I bis. - Le code de l'action sociale et des familles est ainsi modifié :
1° A l'article L. 312-4, remplacer les mots : « les autres schémas mentionnés au 2° de l'article L. 1434-2 du code de la santé publique » par les mots : « le schéma régional de santé prévu à l'article L. 1434-2 du code de la santé publique » ;
2° Au deuxième alinéa de l'article L. 313-4, après les mots : « fixés » sont insérés les mots : « par le schéma régional de santé ou » ;
3° A l'article L. 313-9 :
a) Le deuxième alinéa est ainsi rédigé : « 1° L'évolution des objectifs et des besoins sociaux et médico-sociaux fixés par le schéma régional de santé ou le schéma applicable en vertu de l'article L. 312-4 » ;
b) La première phrase du septième alinéa est ainsi rédigée : « Dans le cas prévu au 1°, l'autorité qui a délivré l'habilitation doit, dans le délai d'un an à compter de la publication du schéma applicable et préalablement à toute décision, demander à l'établissement ou au service de modifier sa capacité ou transformer son activité en fonction de l'évolution des objectifs et des besoins et lui proposer à cette fin la conclusion d'un contrat pluriannuel d'objectifs et de moyens. » ;
c) La dernière phrase du septième alinéa est ainsi rédigée : « Ce délai ne peut être inférieur à un an dans le cas prévu au 1°, ou à six mois dans les autres cas. »
d) La dernière phrase de l'avant-dernier alinéa est supprimée ;
e) Le dernier alinéa est ainsi rédigé : « L'autorisation de dispenser des soins remboursables aux assurés sociaux ou d'autres prestations prises en charge par l'Etat ou les organismes de sécurité sociale peut être retirée pour les mêmes motifs que ceux énumérés aux 1°, 3° et 4° et selon les mêmes modalités. »
OBJET
Les dispositions de l'article 38 simplifient et assouplissent les projets régionaux de santé (PRS), afin de favoriser une approche populationnelle et transverse des questions de santé en instaurant un seul schéma porté par les parcours de santé. Sur la base d'une évaluation des besoins de santé, sociaux et médico-sociaux, le schéma régional de santé (SRS) établit des prévisions d'évaluation sur l'ensemble de l'offre de soins et de services de santé, incluant la prévention et la promotion de la santé, ainsi que l'accompagnement médico-social.
Sur le champ médico-social, la mise en oeuvre des objectifs de cette offre, qui ne se confondent pas avec les objectifs quantifiés propres au secteur sanitaire, doit s'effectuer selon les règles prévues par le code de l'action sociale et des familles (CASF) et propres à l'autorisation des établissements et services sociaux et médico-sociaux (ESMS). Celle-ci emporte d'une part le droit de fonctionner, et d'autre part l'habilitation à l'aide sociale et l'autorisation à délivrer des soins remboursables aux assurés sociaux, qui impliquent à la fois un droit à financement et une obligation de faire.
Le présent amendement explicite l'intention du projet, qui est, dans le champ médico-social, de mettre en oeuvre le principe de compatibilité entre les autorisations accordées par le directeur général de l'agence régionale de santé et les objectifs du SRS dans les conditions prévues par les dispositions du CASF en matière d'autorisation et d'habilitation des ESMS.
En outre, le présent amendement aménage la procédure de révision ou d'abrogation de l'habilitation à l'aide sociale et de l'autorisation à délivrer des soins remboursables aux assurés sociaux prévues à l'article L313-9 du CASF, dans le souci de rendre plus explicite le lien avec l'appréciation des besoins opérée par le SRS. Afin d'en rendre la mise en oeuvre plus lisible et plus sûre pour les opérateurs, il précise que cette procédure, quand elle est fondée sur l'évolution des besoins, ne peut pas être employée à tout moment, mais seulement dans le délai ouvert par la publication du schéma régional.
Même si cette procédure peut déjà être utilisée pour parvenir à une adaptation de l'offre existante, plutôt qu'à sa réduction, le présent amendement prévoit explicitement que la demande de l'autorité administrative peut porter, dans ce cadre, sur la transformation de l'activité considérée. Il prévoit également l'accompagnement pluriannuel de l'opération par les autorités de contrôle et de tarification dans le cadre d'un contrat pluriannuel et de moyens (CPOM) qui devra être proposé à la personne morale gestionnaire, avec un délai allongé à un an pour sa conclusion.
Par ailleurs, le présent amendement apporte plusieurs modifications de cohérence.
L'article L. 313-9 ne permet pas d'abroger l'autorisation de dispenser des prestations prises en charge par l'Etat ou les organismes de sécurité sociale hors de l'aide sociale et des soins remboursables, pourtant associées sauf mention contraire à l'autorisation en vertu de l'article L. 313-6 déjà cité - notamment s'agissant des dépenses d'action sociale des caisses de sécurité sociale, y compris celle de la branche maladie. Il convient de remédier à cette asymétrie qui n'a aucune justification logique.
Ce même article prévoit que dans le cadre de la procédure de révision ou d'abrogation il est tenu compte des conséquences financières de cette décision dans la fixation des moyens alloués à l'établissement ou au service, les catégories de dépenses imputables à cette niveau décision et leur niveau de prise en charge par l'autorité compétente devant être fixés par voie réglementaire. Cette mesure d'application n'étant pas utile pour la mise en oeuvre de la procédure, il convient de la supprimer.
Il est enfin procédé à des modifications rédactionnelles pour la mise en cohérence du CASF avec l'instauration du SRS.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-284 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. RAISON
_________________
ARTICLE 38
I - Alinéa 21
Compléter cet alinéa par une phrase ainsi rédigée :
« Ce principe est mis en oeuvre, s'agissant des établissements et services mentionnés audit 3°, conformément aux dispositions de l'article L.312-4 et dans les conditions prévues aux articles L. 313-4, L. 313-8 et L. 313-9 du code de l'action sociale et des familles. »
II.- Après l'alinéa 110
Insérer un I bis ainsi rédigé :
« I bis. - Le code de l'action sociale et des familles est ainsi modifié :
1° A l'article L. 312-4, remplacer les mots : « les autres schémas mentionnés au 2° de l'article L. 1434-2 du code de la santé publique » par les mots : « le schéma régional de santé prévu à l'article L. 1434-2 du code de la santé publique » ;
2° Au deuxième alinéa de l'article L. 313-4, après les mots : « fixés » sont insérés les mots : « par le schéma régional de santé ou » ;
3° A l'article L. 313-9 :
a) Le deuxième alinéa est ainsi rédigé : « 1° L'évolution des objectifs et des besoins sociaux et médico-sociaux fixés par le schéma régional de santé ou le schéma applicable en vertu de l'article L. 312-4 » ;
b) La première phrase du septième alinéa est ainsi rédigée : « Dans le cas prévu au 1°, l'autorité qui a délivré l'habilitation doit, dans le délai d'un an à compter de la publication du schéma applicable et préalablement à toute décision, demander à l'établissement ou au service de modifier sa capacité ou transformer son activité en fonction de l'évolution des objectifs et des besoins et lui proposer à cette fin la conclusion d'un contrat pluriannuel d'objectifs et de moyens. » ;
c) La dernière phrase du septième alinéa est ainsi rédigée : « Ce délai ne peut être inférieur à un an dans le cas prévu au 1°, ou à six mois dans les autres cas. »
d) La dernière phrase de l'avant-dernier alinéa est supprimée ;
e) Le dernier alinéa est ainsi rédigé : « L'autorisation de dispenser des soins remboursables aux assurés sociaux ou d'autres prestations prises en charge par l'Etat ou les organismes de sécurité sociale peut être retirée pour les mêmes motifs que ceux énumérés aux 1°, 3° et 4° et selon les mêmes modalités. »
OBJET
Les dispositions de l'article 38 simplifient et assouplissent les projets régionaux de santé (PRS), afin de favoriser une approche populationnelle et transverse des questions de santé en instaurant un seul schéma porté par les parcours de santé. Sur la base d'une évaluation des besoins de santé, sociaux et médico-sociaux, le schéma régional de santé (SRS) établit des prévisions d'évaluation sur l'ensemble de l'offre de soins et de services de santé, incluant la prévention et la promotion de la santé, ainsi que l'accompagnement médico-social.
Sur le champ médico-social, la mise en oeuvre des objectifs de cette offre, qui ne se confondent pas avec les objectifs quantifiés propres au secteur sanitaire, doit s'effectuer selon les règles prévues par le code de l'action sociale et des familles (CASF) et propres à l'autorisation des établissements et services sociaux et médico-sociaux (ESMS). Celle-ci emporte d'une part le droit de fonctionner, et d'autre part l'habilitation à l'aide sociale et l'autorisation à délivrer des soins remboursables aux assurés sociaux, qui impliquent à la fois un droit à financement et une obligation de faire.
Le présent amendement explicite l'intention du projet, qui est, dans le champ médico-social, de mettre en oeuvre le principe de compatibilité entre les autorisations accordées par le directeur général de l'agence régionale de santé et les objectifs du SRS dans les conditions prévues par les dispositions du CASF en matière d'autorisation et d'habilitation des ESMS.
En outre, le présent amendement aménage la procédure de révision ou d'abrogation de l'habilitation à l'aide sociale et de l'autorisation à délivrer des soins remboursables aux assurés sociaux prévues à l'article L313-9 du CASF, dans le souci de rendre plus explicite le lien avec l'appréciation des besoins opérée par le SRS. Afin d'en rendre la mise en oeuvre plus lisible et plus sûre pour les opérateurs, il précise que cette procédure, quand elle est fondée sur l'évolution des besoins, ne peut pas être employée à tout moment, mais seulement dans le délai ouvert par la publication du schéma régional.
Même si cette procédure peut déjà être utilisée pour parvenir à une adaptation de l'offre existante, plutôt qu'à sa réduction, le présent amendement prévoit explicitement que la demande de l'autorité administrative peut porter, dans ce cadre, sur la transformation de l'activité considérée. Il prévoit également l'accompagnement pluriannuel de l'opération par les autorités de contrôle et de tarification dans le cadre d'un contrat pluriannuel et de moyens (CPOM) qui devra être proposé à la personne morale gestionnaire, avec un délai allongé à un an pour sa conclusion.
Par ailleurs, le présent amendement apporte plusieurs modifications de cohérence.
L'article L. 313-9 ne permet pas d'abroger l'autorisation de dispenser des prestations prises en charge par l'Etat ou les organismes de sécurité sociale hors de l'aide sociale et des soins remboursables, pourtant associées sauf mention contraire à l'autorisation en vertu de l'article L. 313-6 déjà cité - notamment s'agissant des dépenses d'action sociale des caisses de sécurité sociale, y compris celle de la branche maladie. Il convient de remédier à cette asymétrie qui n'a aucune justification logique.
Ce même article prévoit que dans le cadre de la procédure de révision ou d'abrogation il est tenu compte des conséquences financières de cette décision dans la fixation des moyens alloués à l'établissement ou au service, les catégories de dépenses imputables à cette niveau décision et leur niveau de prise en charge par l'autorité compétente devant être fixés par voie réglementaire. Cette mesure d'application n'étant pas utile pour la mise en oeuvre de la procédure, il convient de la supprimer.
Il est enfin procédé à des modifications rédactionnelles pour la mise en cohérence du CASF avec l'instauration du SRS.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-285 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. BARBIER
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 10
Après l'article 10
Insérer un article additionnel ainsi rédigé :
Le code de la santé publique est ainsi modifié :
I.-Il est inséré a l'article L 1331-26 un 4ème alinéa ainsi rédigé :
« Un immeuble ou un logement physiquement et juridiquement vacant peut être interdit à l'habitation pour des raisons d'insalubrité par arrêté du préfet pris dans les formes et procédures précisées à l'art L 1331-27; l'arrêté est assorti des mesures nécessaires pour empêcher tout accès ou toute occupation des lieux aux fins d'habitation. Sur avis de la commission départementale compétente en matière d'environnement, de risques sanitaires et technologiques l'arrêté précise les travaux à réaliser pour que puisse être levée cette interdiction. L'arrêté de mainlevée est pris dans les formes précisées à l'art L 1331- 28-3. Les mesures nécessaires pour empêcher l'accès ou l'occupation des locaux peuvent être décidées à tout moment par le maire au nom de l'Etat ; elles peuvent faire l'objet d'une exécution d'office. »
II.- Le II de l'article L 1331-28 est complété par un alinéa ainsi rédigé :
« Le fait qu'un logement ou un immeuble soit libéré de ses occupants n'exonère pas le propriétaire de son obligation d'effectuer les travaux prescrits par l'arrêté ou de prendre toutes mesures nécessaires pour empêcher l'accès ou l'usage des locaux aux fins d'habitation »
OBJET
Cet amendement vise à interdire à l'habitation des locaux vacants et insalubres.
Il tend également à préciser que le fait que le logement soit libéré n'exonère pas le propriétaire de son obligation de réaliser les travaux de sortie de l'insalubrité prescrits par l'arrêté ou de prendre toutes les mesures nécessaires pour empêcher l'accès et l'usage des locaux à toute occupation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-286 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme MALHERBE
_________________
ARTICLE 33
Après l'alinéa 8, insérer un alinéa ainsi rédigé :
« IV- L'Etat peut autoriser la mise en place d'une expérimentation nationale d'une durée de trois ans, visant à permettre aux masseurs-kinésithérapeutes de prescrire des substituts nicotiniques. »
OBJET
En accord avec l'objet de cet article visant à « permettre au plus grand nombre possible de professionnels de santé d'intervenir dans l'aide à l'arrêt du tabac », le présent amendement élargit aux kinésithérapeutes la possibilité de prescrire des substituts nicotiniques. Cette mesure participera ainsi à renforcer l'efficacité de la lutte contre le tabagisme auprès des patients atteints de broncho-pneumopathie chronique obstructive.
Au cours du million et demi d'actes quotidiens dispensés par les kinésithérapeutes, de nombreux patients atteints de BPCO sont pris en charge. Le kinésithérapeute est donc un acteur de proximité du traitement du tabagisme et devrait en conséquence pouvoir prescrire des substituts nicotiniques pour améliorer son action contre les effets du tabac.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-287 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme MALHERBE
_________________
ARTICLE ADDITIONNEL AVANT L'ARTICLE 30
Avant l'article 30, insérer un article additionnel ainsi rédigé :
L'article L.4321-4 du code de la santé publique est ainsi modifié :
Au premier alinéa, le mot :
« autoriser »
est remplacé par :
« délivrer »
et les mots :
« à exercer la profession de masseur-kinésithérapeute »
sont remplacés par :
« l'équivalence du titre professionnel de masseur-kinésithérapeute ».
OBJET
Le présent amendement a pour pbjet de sécuriser la pratique des professionnels de l'espace européen et de pays tiers souhaitant s'installer sur le territoire français. Cette situation concerne plus de 40% des primo inscriptions au tableau de l'ordre des masseurs-kinésithérapeutes, soit plus de 1500 cas.
En effet, dans le cadre de la demande d'exercer, l'intéressé doit procéder en premier lieu à une demande d'équivalence de son titre de formation de l'Etat d'origine devant l'autorité compétente, puis dans un deuxième temps à une demande d'inscription au tableau de l'ordre, avant de pouvoir débuter son exercice professionnel.
Or la rédaction actuelle du texte est source de confusion puisqu'à l'issue de la première demande devant l'autorité compétente le préfet de région délivre une autorisation d'exercer, ce qui incite plusieurs centaines de ressortissants à exercer sans avoir demandé leur enregistrement au tableau de l'ordre.
Ces situations peuvent être particulièrement préjudiciables aux patients lorsque les professionnels en carence d'une inscription au tableau apportent des soins notamment sans maitriser correctement la langue française, critère contrôlé par l'ordre lors de la demande d'inscription et garantissant la délivrance d'une information claire et hybride afin de tenter d'obtenir du patient son consentement libre et éclairé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-288 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mme MALHERBE
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 30
Après l'article 30, insérer un article ainsi rédigé :
Après l'article L. 4383-3 du code de la santé publique, il est inséré un article L. 4383-3 -1 ainsi rédigé :
« Art. L. 4383-3 -1. - La formation initiale des masseurs-kinésithérapeutes peut être organisée au sein des universités, par dérogation à l'article L. 4383-3, sous réserve de l'accord du conseil régional. Cet accord doit notamment porter sur les modalités de financement de la formation. Un arrêté des ministres chargés de la santé et de l'enseignement supérieur fixe les modalités de cette intégration à l'université pour le ou les sites concernés, et notamment le mode d'administration et les conditions de mise en oeuvre. »
OBJET
Il est indispensable d'ouvrir la possibilité d'intégrer la formation des masseurs-kinésithérapeutes à l'université, à l'instar de nombreuses autres professions de santé, ce qui n'est pas possible dans le cadre légal en vigueur.
Certains instituts de formation en masso-kinésithérapie ont tissés des liens de collaboration et de grande proximité avec l'université (Amiens, Grenoble...) et ne peuvent poursuivre leurs efforts du fait du cadre légal actuel.
Cette possibilité répond aux enjeux européens de la formation initiale et doit permettre d'organiser l'offre de soins dans une logique de développement des coopérations entre professionnels de santé, favorisée dès la formation initiale.
La réflexion sur cette intégration ne doit pas pour autant conduire à supprimer les instituts de formation en masso-kinésithérapie. Lorsque l'ensemble des acteurs locaux sont d'accord (université, conseil régional et direction de l'institut) cette alternative doit permettre une évaluation du dispositif pour envisager à moyen terme la place de cette formation à l'université.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-289 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 1ER
Alinéa 6,
Après le mot :
prévention
Insérer les mots :
dépistage, d'éducation à la santé
OBJET
Il s'agit dans la perspective d'une vision globale de la responsabilité de l'Etat de mieux définir les élements essentiels à la définition d'une politique de santé ; il convient donc de préciser qu'en plus de la prévention, l'Etat garantit l'accès aux modalités de dépistage et d'éducation à la santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-290 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 1ER
Alinéa 6
Compléter cette phrase par les mots :
curatifs et palliatifs
OBJET
Lors des discussions sur le projet de loi créant de nouveaux droit pour les malades en fin de vie, la misère des soins palliatifs est de nouveau apparu au grand jour. Le manque de culture palliative dans notre pays et les disparités inadmissibles d'accès aux soins palliatifs sont un problème majeur qu'il convient d'appréhender. Cet amendement souhaite que l'effectivité d'accès aux soins dont l'Etat a la charge énonce clairement qu'il s'agit des soins curatifs et palliatifs.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-291 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 1ER
Alinéa 33
Après le mot :
enfant,
Insérer les mots :
et de la famille
OBJET
La santé globale de l'enfant passe par une prise en compte de sa famille.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-293 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 30 BIS (NOUVEAU)
Supprimer cet article.
OBJET
Les instances ordinales représentatives de la profession d'infirmier ont toute légitimité à exister au même titre que celles représentants les autres professionnels de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-294 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 21 QUATER (NOUVEAU)
Alinéa 4
Rédiger ainsi cet alinéa :
"Le fonctionnement en dispositif intégré est défini par un cahier des charges. Il est subordonné à la conclusion d'une convention entre la maison départementale des personnes handicapées à la suite de la délibération de sa commission exécutive, l'agence régionale de santé, les organismes de protection sociale, le rectorat et les établissements et services intéressés."
OBJET
L'inscription dans le code de l'action sociale et des familles, de la possibilité pour les instituts éducatifs, thérapeutiques et pédagogiques (ITEP) de s'organiser en dispositif intégré constitue une mesure très attendue. L'accompagnement des enfants et des jeunes par un ITEP est contrarié par des rigidités administratives et tarifaires qui peuvent être levées par un fonctionnement intégré en dispositif, sous réserve d'être juridiquement reconnu. Cela favorisera son déploiement homogène sur les territoires. L'engagement des acteurs externes constituent un autre facteur déterminant. La commission exécutive de la maison départementale des personnes handicapées doit être informée en amont, tant elle joue un rôle déterminant dans l'évolution de la pratique d'orientation. Par contre, elle n'est pas compétente sur l'offre d'accompagnement médico-social ni sur son évolution.
Le présent amendement lève donc l'ambiguïté introduite dans la version initiale de l'article 21 quater, en distinguant l'évolution de l'organisation de l'offre d'accompagnement vers un dispositif intégré de l'évolution de la pratique de l'orientation vers ce dispositif intégré.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-295 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 11
Après le mot :
en concertation avec
insérer les mots :
les acteurs médico-sociaux et sociaux
OBJET
Le deuxième alinéa de l'article 1434-11 du CSP prévoit que la communauté professionnelle territoriale de santé est composée notament d'acteurs médico-sociaux et sociaux. Pourtant, ils sont les seuls à ne pas être inclus dans la concertation ouverte par l'ARS pour créer ladite communauté et telle que prévue au troisième alinéa. Le présent amendement rectifie cet oubli.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-296 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 30
Alinéa 5
1° Après les mots :
"médecin traitant"
Remplacer les mots :
"ou"
par :
","
2° Après le mot :
"en établissement de santé"
Insérer les mots :
"ou en établissement ou service médico-social"
OBJET
Le niveau de médicalisation des établissements et services médico-sociaux est très variable et le temps des médecins y exerçant contraint. Cette carence rend très difficile la mise en place d'actions d'éducation à la santé, de prévention ou de dépistage ainsi qu'une bonne observance.
En étendant le champ d'application de l'article 30, cet amendement vise à améliorer les parcours de santé des personnes handicapées sur leur lieu de vie. L'autorisation des auxiliaires médicaux à exercer en pratique avancée dans les établissements et services médico-sociaux reste soumise à la responsabilité du médecin y exerçant, comme cela est déjà prévu notamment pour les établissements de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-297 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 7
Alinéa 6
Supprimer les mots :
« et dans les départements dont la liste est fixée par arrêté du ministre chargé de la santé après avis du Haut Conseil de santé publique »
OBJET
L'article 7 propose de permettre le dépistage rapide des mineurs sans accord parental. Cette évolution a été introduite à la demande d'associations proposant des dépistages rapides, comme réponse à des difficultés identifiées sur leurs actions. L'article prévoit cependant une condition géographique que cet amendement entend lever.
Cette proposition rejoint l'avis du Conseil National du Sida du 15 Janvier 2015 qui demande l'accès au dépistage rapide pour les mineurs sans accord parental, sans poser de limites géographiques.
Ainsi, si cette disposition a vocation à profiter plus particulièrement à certains territoires comme la Guyane, il convient de ne pas limiter son champ d'application au risque de rigidifier son application et de ne pouvoir répondre aux évolutions géographiques des épidémies. Alors que le VIH touche aujourd'hui de trop nombreux jeunes sur l'ensemble du territoire, l' accès au dépistage, et le cas échéant aux soins doit leur être facilité sur l'ensemble du territoire national.
Enfin, le texte de loi proposant la mise à disposition d'autotests, cet amendement permet d'anticiper sur une situation paradoxale où une personne mineure aurait accès aux autotests mais pas aux TROD qui se font pourtant autour d'un cahier des charges précis et sécurisant, incluant notamment un entretien sur les pratiques et les risques par rapport au VIH et aux hépatites.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-299 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 8
Alinéa 11
1° Après le mot "participer"
Insérer les mots "à la collecte,"
2° Compléter l'alinéa par la phrase "Le cas échéant, des dispositifs d'alertes sanitaires peuvent être déclenchés afin d'informer les usagers de drogues lorsque des substances en circulations créent un danger immédiat et grave pour la vie et la santé des personnes."
OBJET
Ces modifications visent à préciser la mission de veille et d'analyse des produits. Elles tendent à spécifier que des produits en circulation doivent être collectés et analysés au cas par cas. En complément, il est proposé qu'ils puissent faire l'objet, en cas de surdosage ou de composition particulièrement dangereuse avec risques graves et immédiats pour la santé, d'alertes sanitaires à destination des usagers de drogues.
Cette formulation permet ainsi de mieux recenser les substances en circulation. L'amendement vise aussi à anticiper sur la collecte et l'analyse des nouveaux produits de synthèse qui arriveraient en circulation, et dont la composition et la dangerosité ne seraient alors pas connue.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-300 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 9
Alinéa 2
Après les mots "médico-social"
Insérer les mots "ainsi que les acteurs de la promotion de la santé."
OBJET
Cet ajout vise à mieux intégrer les acteurs associatifs et de la promotion de la santé, qui ne seraient certes pas soignants ni travailleurs sociaux, mais malgré tout, dûment formés, dans la mise en oeuvre de l'expérimentation d'un espace de consommation à moindre risque. Il s'agit par-là de permettre un accompagnement renforcé sur les plans sanitaires et sociaux, en complémentarité des acteurs médico-sociaux et soignants.
Cette évolution s'inscrit en cohérence avec l'article 8 sur la réduction des risques. Elle rejoint aussi ce qui se fait dans les Caarud avec la présence d'acteurs bénévoles formés, ce qui favorise l'échange, le dialogue, et l'efficacité du dispositif, notamment pour l'orientation dans le parcours de santé, et l'appropriation de celui-ci par les personnes.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-301 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
Après les termes "médico-sociaux et sociaux"
Insérer les termes ", ainsi que les associations de promotion de la santé."
OBJET
Les communautés formalisent des projets de santé dans les territoires donnant lieu à des actions via les contrats territoriaux de santé. Le présent amendement vise à intégrer à ces communautés professionnelles territoriales de santé les associations de promotion de la santé, dans la mesure où elles ont un savoir-faire pour travailler avec les populations, en vue de l'identification de leurs besoins et des solutions les plus adaptées pour y répondre. Il s'agit donc d'intégrer les associations ayant une démarche en promotion de la santé afin de permettre la prise en compte des besoins de personnes en complémentarité de ce que pourront proposer les acteurs déjà intégrés.
Au surplus, le projet de loi santé vise à renforcer le parcours de santé des patients, et reconnait pour cela les acteurs et associations de promotion de la santé, comme déterminants dans ce parcours. C'est l'esprit du titre 4 sur la démocratie sanitaire et de l'amendement du gouvernement sur la médiation sanitaire. Le présent amendement vise à compléter cette logique dans l'article 12 bis.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-302 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 19
Rédiger ainsi cet article :
Après le troisième alinéa de l'article L. 1110-3 du code de la santé publique est inséré l'alinéa suivant :
"Sont assimilés à un refus de soins illégitime :
1° Le fait de proposer un rendez-vous dans un délai manifestement excessif au regard des délais habituellement pratiqué par ce professionnel ;
2° Le fait pour un professionnel de santé de ne pas communiquer les informations relatives à la santé du patient au professionnel de la santé qui est à l'origine de la demande de consultation ou d'hospitalisation ;
3° Le fait de ne pas respecter les tarifs opposables pour les titulaires de la CMU-C, de l'AME et de l'ACS ;
4° Le refus d'appliquer le tiers payant ;
5°L'orientation répétée et abusive vers un autre confrère, un centre de santé ou la consultation externe d'un hôpital, sans justification médicale ;
6° L'attitude et le comportement discriminatoire du professionnel de santé."
OBJET
Le projet de loi relatif à la santé fixe l'objectif de lutter contre le refus de soins. A ce titre, et afin d'appuyer concrètement cette orientation, est créé une listes de critères permettant de mieux caractériser les refus, qu'ils soient directs ou déguisés. Cette liste est basée sur la circulaire CNAMTS CIR-33/2008 visant les refus de soins et leur définition.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-303 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 43
Après l'alinéa 11,
Insérer un alinéa :
« Au 4ème alinéa du I de l'article L. 162-17-3 du code de la sécurité sociale, après les mots « assurance maladie complémentaire » sont ajoutés les mots : « ainsi que deux représentants des associations agréées en application de l'article L.1114-1 du code de santé publique et deux représentants d'associations de lutte contre les inégalités de santé.»
OBJET
La négociation sur le prix du nouveau traitement contre l'hépatite C a agi comme révélateur de dysfonctionnements sur le processus de fixation des prix des médicaments. L'un de ces dysfonctionnements concerne l'absence de démocratie sanitaire dans ce processus, les représentants des usagers et des organisations luttant contre les inégalités de santé étant absents de quasiment toutes les étapes et instances, dont le Comité économique des produits de santé (CEPS).
Le CEPS est l'interlocuteur pour l'Etat de l'industrie pharmaceutique. Il négocie avec elle le prix des produits de santé ainsi que les remises dont elle peut bénéficier. Dans son rapport d'activité 2014, il se donne aussi comme objectif de répondre aux évolutions des besoins des patients, ce qu'il ne parait pas envisageable de faire sans la participation des premiers intéressés.
Alors que l'article 43 de la loi santé vise à renforcer et à systématiser la démocratie sanitaire dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au Comité économique des produits de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-304 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 43 QUATER (NOUVEAU)
Au début de l'article
Insérer l'alinéa suivant :
"Au dernier alinéa de l'article L.161-41 du code de sécurité sociale, ajouter la phrase suivante : « Chaque commission spécialisée comprend au moins un représentant des associations agréées en application de l'article L.1114-1 du code de santé publique. »"
OBJET
Les commissions spécialisées de la Haute autorité de santé (HAS) sont un lieu de travail, d'échange, de production d'avis et recommandations. Ces commissions, par les missions de la HAS définies par la loi, sont déterminantes dans la gouvernance du système de santé.
Alors que l'article 43 de la loi santé vise à renforcer et systématiser la démocratie en santé dans la gouvernance du système de santé, le présent amendement vise donc à inclure des représentants d'usagers au sein des commissions spécialisées de la HAS.
Cet amendement qui se veut large afin de véritablement faire progresser la démocratie en santé, est proposé suite au constat de lacunes en matière de démocratie sanitaire dans le processus de fixation des prix des produits de santé. Ainsi, la commission de la transparence de la HAS évalue les médicaments ayant obtenu leur autorisation de mise sur le marché. Elle donne un avis sur la prise en charge des médicaments, notamment au vu de leur service médical rendu (SMR) ainsi que de l'amélioration du service médical rendu (ASMR), avis déterminants dans la fixation des prix par le CEPS. Alors que cette commission spécialisée est déterminante sur les prix des produits de santé, et par la suite sur leur accès pour les usagers du système de santé, la représentation de ces derniers en son sein s'impose.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-305 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 43 QUINQUIES (NOUVEAU)
Insérer un article aditionnel ainsi rédigé :
Après le quatrième alinéa de l'article L. 162-17-3 du code de la sécurité sociale, il est inséré un alinéa ainsi rédigé :
"Deux députés et deux sénateurs assurant une représentation pluraliste du Parlement, désignés respectivement pour la durée de la législature par l'Assemblée nationale et pour la durée de leur mandat par le Sénat, sont associés aux travaux du Comité économique des produits de santé, sans voix délibérative.
Chaque parlementaire dispose d'un droit d'alerte auprès des Ministères compétents. II peut les saisir pour toute information concernant un fait, une donnée ou une action, dès lors que la méconnaissance de ce fait, de cette donnée ou de cette action lui paraît impacter la politique économique du médicament.
Dans un délai de six mois, les ministères compétents rendent publiques les suites qu'ils apportent aux saisines parlementaires ainsi que les modalités selon lesquelles ils les ont instruites. Ils peuvent entendre publiquement le parlementaire auteur de la saisine ainsi que toute personne intéressée."
OBJET
Le médicament représente près de 15% des dépenses de l'assurance maladie, il est un élément déterminant des finances publiques de la France. L'Etat doit donc faire preuve de transparence et permettre de renforcer le contrôle démocratique sur le processus de fixation des produits de santé, notamment par le Parlement dans le cadre de ses missions constitutionnelles.
C'est le sens du présent amendement qui propose que deux députés et deux sénateurs représentatifs des équilibres parlementaires soient observateurs au sein du CEPS, avec un accès à l'ensemble des documents transmis. Si ces parlementaires n'ont pas de droit de vote au sein du CEPS, l'amendement propose en revanche de leur accorder, s'ils en identifient le besoin, un droit d'alerte auprès des ministères de tutelle du CEPS, avec obligation de réponse publique par ces derniers.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-306 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. AMIEL
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 11
Après les mots "les unions régionales des professionnels de santé"
Insérer les mots ", les acteurs médico-sociaux, et sociaux, les associations de promotion de la santé"
OBJET
Alors que les acteurs médico-sociaux et sociaux, et potentiellement les associations de promotion de la santé, sont présents au sein des communautés professionnelles territoriales de santé, cet amendement propose, en cohérence avec l'esprit du texte, que ces acteurs soient aussi consultés par l'ARS si celle-ci souhaite proposer des initiatives nécessaires à la constitution d'une telle communauté.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-307 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
17 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
M. COMMEINHES
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 47
Rédiger ainsi cet article :
Au premier alinéa de l'article L162-16-4 du code de la sécurité sociale, après les mots « connaître à la commission les motifs de son appréciation » est ajoutée la phrase suivante :
« L'ensemble des informations transmises par l'entreprise exploitant le médicament au Comité économique des produits de santé doivent être rendues publiques. Les informations transmises sont évaluées par un auditeur indépendant. La direction de la sécurité sociale rend publiques ces informations dans des conditions précisées par décret. »
OBJET
Dans le cadre du renforcement de la transparence du système médicopharmaceutique, des relations entre industrie et institutions publiques, et tout particulièrement de la fixation des prix, les données transmises par les industriels au CEPS doivent être rendues publiques. Il s'agit de données permettant d'évaluer le juste prix d'un produit pharmaceutique, et en conséquence le coût qu'il aura pour le système de santé et les citoyens. Ces informations portent en effet autant sur le service médical rendu et les évaluations médico-économiques que sur les montants consacrés au financement d'opération de recherche liée au produit de santé, les montants effectifs consacrés au développement et notamment les montants affectés au
financement d'essais cliniques cités lors de l'enregistrement du produit, les crédits d'impôt, les bourses et autres financements publics dont les industriels ont bénéficié en lien avec ces activités de recherche et de développement, les éventuels achats de brevets liés au produit de santé, le coût d'opérations d'acquisition ou de spéculation éventuellement liées à l'acquisition de brevets, les coûts de production du produit de santé, ainsi que les coûts de commercialisation et de promotion engagés par les industriels.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-355 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes DEROCHE et DOINEAU et M. MILON, rapporteurs
_________________
ARTICLE 11 QUATER (NOUVEAU)
Supprimer cet article.
OBJET
Cet article, adopté par l'Assemblée nationale, vise à interdire la fabrication, la vente, l'exportation et l'importation des jouets ou amusettes comportant du bisphénol A.
Si la santé des enfants est une priorité absolue, une interdiction totale de la présence de bisphénol A dans les jouets et amusettes paraît disproportionnée en l'état des connaissances scientifiques et poserait de nombreuses difficultés tant au plan juridique qu'au plan économique.
La fabrication, la vente, l'exportation et l'importation des jouets ou amusettes est déjà soumise à une réglementation très contraignante au niveau européen, puisqu'elle fait l'objet de la directive n°2009/48/CE du Parlement européen et du Conseil du 18 juin 2009 relative à la sécurité des jouets qui restreint la présence résiduelle de bisphénol A dans les jouets. En outre, la directive n°2014/81/UE a fixé une valeur limite de migration spécifique en ce qui concerne les jouets destinés aux enfants de moins de trois ans et les jouets destinés à être mis en bouche.
Ni l'Anses ni l'Efsa (Autorité de sécurité des aliments) ne considèrent les jouets comme une source d'exposition des enfants au bisphénol A, tant sa présence y est réduite.
Une interdiction conduirait en outre la France à enfreindre les règles européennes relatives à la libre circulation des marchandises.
Enfin, elle provoquerait des difficultés économiques majeures au sein de la filière du jouet.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-453 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 1ER BIS (NOUVEAU)
« Le gouvernement remet au parlement une étude relative à la santé des aidants familiaux portant notamment sur l'évaluation des risques psychosociaux, des pathologies particulières liées à la fonction d'aidants et des coûts sociaux engendrés dans un délai d'un an à compter de la publication de la présente loi. »
OBJET
Plus de huit millions d'aidants non professionnels, souvent familiaux, jouent aujourd'hui un rôle central dans l'aide et l'accompagnement d'un proche dépendant de son entourage pour les actes de la vie quotidienne, en raison d'un handicap, d'une maladie.
L'analyse des risques psycho-sociaux qui pèsent sur les aidants proches, des études épidémiologiques sur les pathologies et leurs coûts sociaux doivent être menées pour mettre en place une politique de santé et une stratégie nationale de santé efficaces en matière de prévention et d'accompagnement des aidants.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-454 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 4
Article additionnel après l'article 4
"Les conditionnements des bières titrant à plus de 5,5 % d'alcool ne peuvent dépasser une contenance de 33 centilitres par unité de conditionnement"
OBJET
L'objet du présent amendement est de limiter à 33 cl la contenance des conditionnements de bière, et notamment des boites en métal, pour les bières titrant à plus de 5,5 % d'alcool, afin de limiter le caractère incitatif à l'alcoolisation excessive.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-455 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 4
Article additionnel après l'article 4
« Tout affichage publicitaire concernant une boisson alcoolisée et ayant lieu à moins de deux-cents mètres d'un établissement scolaire est interdit. »
OBJET
L'amendement prévoit l'interdiction de tout affichage publicitaire en faveur des boissons alcoolisées à moins de deux-cents mètres d'une école, situation très fréquemment rencontrée qui justifie cet amendement.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-456 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN, Mmes GONTHIER-MAURIN, CUKIERMAN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 5
« Le Gouvernement remet au Parlement dans un délai de deux ans à compter de l'entrée en vigueur de la présente loi, un rapport sur la prévalence, la prévention, le dépistage et la prise en charge de la maladie coeliaque en France, et sur le niveau de connaissance des praticiens, et émet des recommandations de politique de santé publique en la matière. »
OBJET
Cet amendement vise à établir dans un délai de deux ans un rapport faisant un état des lieux sur la maladie coeliaque en France et proposant des recommandations pour définir une politique de santé publique en la matière.
SI les connaissances sur cette maladie ont progressé ces dix dernières années, il n'existe toujours aucun traitement médicamenteux capable de la guérir. L'unique solution pour les malades reste un régime alimentaire sans gluten, strict et à vie.
L'absence de diagnostic précoce et de prise en charge nutritionnelle adéquate engendrent des pathologies (anémie, ostéoporose, lymphome...), qui pourraient facilement être prévenues, et des coûts de santé importants. Face au surcoût engendré par le régime sans gluten et aux difficultés de son suivi au quotidien, seulement 50% des malades adultes suivent correctement leur régime et évitent donc le risque accru de complications.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-457 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN, Mme DIDIER
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 5 QUINQUIES C (NOUVEAU)
Après le mot : » notamment »
Rédiger comme suit la fin de l'article :
« au cours du traitement du cancer, des maladies chroniques et en périopératoire, dans tous les établissements de santé y compris dans les établissements d'hébergement pour les personnes âgées dépendantes. »
OBJET
La prise en charge de la dénutrition est cruciale chez le sujet âgé mais c'est aussi un problème majeur au cours des pathologies chroniques comme l'insuffisance respiratoire, l'insuffisance rénale, les maladies neuromusculaires.
Lorsqu'une personne est atteinte d'un cancer, c'est un facteur pronostic et un facteur de perte de chance majeur pour le patient. Il en est de même en phase périopératoire. ?
Les auteurs de cet amendement souhaitent donc, dans le cadre du projet de loi relatif au système de la santé, projet de loi qui concerne des domaines plus larges que ceux touchant spécifiquement les personnes âgées, la prévention, le traitement et la lutte contre la dénutrition soit une des priorités de la politique de la santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-458 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 9 BIS (NOUVEAU)
Un deuxième alinéa à l'article L.321-3 du code de la sécurité sociale est ainsi rédigé :
« Un bilan de santé annuel gratuit est proposé aux aidants familiaux des assurés handicapés ».
OBJET
Les aidants proches ou familiaux font état d'une fatigue physique et psychique particulière, d'anxiété, de dépression et d'un sentiment d'abandon. Les risques de dégradation de leur santé globale sont donc importants.
Afin de prévenir ces risques, il est essentiel de prendre en compte l'état de santé global de l'aidant afin de pouvoir lui proposer, le cas échéant, une prise en charge médicale appropriée, un soutien psychologique ou social et/ou des solutions de répit.
Dans une logique de prévention, il semblerait essentiel de proposer à chaque aidant qui le souhaite de bénéficier d'un bilan de santé annuel avec une prise en charge à 100%.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-459 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 11
I. - À l'alinéa 11, supprimer le mot :
« peut ».
II. - En conséquence, au même alinéa, substituer au mot :
« suspendre »
le mot :
« suspend ».
III. - En conséquence, au même alinéa, substituer au mot :
« prendre »
le mot :
« prend ».
IV. - En conséquence, à la première phrase de l'alinéa 12, supprimer le mot :
« peut ».
V. - En conséquence, à la même phrase, substituer au mot :
« ordonner »
le mot :
« ordonne ».
OBJET
Cet amendement vise à renforcer les pouvoirs du préfet lorsqu'un propriétaire ne se conforme pas aux prescriptions du représentant de l'État et que ce refus met en danger la santé des personnes fréquentant cette habitation.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-460 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 12 BIS (NOUVEAU)
A l'alinéa 9 après les mots « à cet effet,» insérer
« en s'appuyant sur l'expertise des représentants d'usagers, »
A l'alinéa 11 après les mots « en concertation avec », insérer :
« les acteurs médico-sociaux et sociaux,
OBJET
Cet amendement a pour objectif d'associer les représentants d'usagers et les acteurs sociaux et médico-sociaux au fonctionnement des communautés professionnelles territoriales de santé afin de garantir une meilleure fluidité des parcours de santé.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-461 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 12 BIS (NOUVEAU)
Alinéa 8
Après les mots « d'acteurs médico-sociaux et sociaux »,
Ajouter « , ainsi que les associations de promotion de la santé. »
OBJET
Le présent amendement vise à intégrer à ces communautés professionnelles territoriales de santé les associations de promotion de la santé, dans la mesure où elles ont un savoir-faire pour travailler avec les populations, en vue de l'identification de leurs besoins et des solutions les plus adaptées pour y répondre.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-462 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 19
« Le gouvernement remet au parlement une étude relative à la pondération des actes médicaux en fonction du handicap dans un délai d'un an à compter de la publication de la présente loi. »
OBJET
Il est urgent d'adapter la tarification à la réalité des soins des personnes handicapés afin de lutter contre les refus de soins. Le facteur temps dans la délivrance d'un acte de soins, à l'hôpital ou en ville, doit être valorisé dans la tarification des soins afin de garantir un soin de qualité qui requiert mise en confiance de la personne, prise en compte de l'accompagnant, temps de l'examen et du diagnostic, explication du diagnostic et du protocole de soins.
Cet amendement vise à rendre prioritaire cet axe de travail important pour faciliter l'accessibilité aux soins des personnes handicapées. L'objectif est de permettre la valorisation d'actes médicaux à destination des personnes handicapées et ainsi contribuer à réduire les refus de soins.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-464 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 26
Après l'alinéa 36 inséré un 3° ainsi rédigé :
« Ils organisent en leur sein, une mission de conseil, d'expertise et de soutien auprès de l'équipe soignante référente, afin notamment de réaliser un travail d'accompagnement des équipes soignantes hospitalières, de permettre aux personnes handicapées et à leurs aidants familiaux de bénéficier d'une compréhension optimale des soins et des pathologies, de soulager leur douleur et de favoriser leur confort physique et psychique, d'organiser la sortie en lien avec les aidants familiaux, les familles et les établissements sociaux et médico-sociaux ou bien encore de développer un travail en lien avec les réseaux de santé définis à l'article Art. L. 6321-1 »
OBJET
Cet amendement vise à outiller les professionnels du service public hospitalier dans une logique d'équipe mobile qui a aujourd'hui fait ses preuves dans différents domaines que sont les soins palliatifs, la gériatrie ou encore le handicap. Il les invite notamment à prendre en compte les limitations liées au handicap dans le cadre des délais de prise en charge.
Ces unités mobiles viendraient en renfort des équipes de soins sans se substituer à elles, afin de transmettre les informations nécessaires (sur le handicap et ses conséquences sur la prise en charge, l'expression de la douleur, la communication, l'accomplissement d'actes essentiels tels que l'alimentation, la toilette, l'évacuation), de faciliter la compréhension des soins par la personne et ses proches et les associer aux prises de décision.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-465 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 28
Après l'alinéa 10, ajouter l'alinéa suivant :
« 4° Des orientations de mise en oeuvre des dispositions de l'article L1110-1-1 du code de la santé publique. »
OBJET
La formation des professionnels de santé est un enjeu important dans l'optique de transformer leurs pratiques.
Cet amendement vise à rendre obligatoire dans le Développement Professionnel Continu (DPC) la mise en oeuvre de formations au handicap et ainsi renforcer l'effectivité des dispositions de l'article L1110-1-1 du code de la santé publique.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-466 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, MM. WATRIN, BOSINO
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE ADDITIONNEL APRÈS L'ARTICLE 34 QUATER (NOUVEAU)
Le code de la santé publique est ainsi modifié :
1°) L'article L4341-1 est remplacé par les dispositions suivantes :
« Art. L.4341-1. - I - L'orthophoniste est un professionnel de santé de premier recours.
Il intervient auprès de personnes susceptibles de présenter des troubles de la communication, du langage dans toutes ses dimensions, et des autres activités cognitives, ainsi que des fonctions oro-myo-faciales. Il exerce avec autonomie la conduite et l'établissement de son diagnostic orthophonique et la prise de décision quant aux soins orthophoniques à mettre en oeuvre.
Dans sa fonction de soin, il intervient dans le cadre d'un projet thérapeutique personnalisé au travers :
- du bilan et du diagnostic des troubles du patient,
- de la prise en charge de ces troubles dans l'objectif d'acquisitions, d'apprentissages, d'optimisation, de restauration, et de maintien des fonctions et habiletés de langage et des autres activités cognitives, de communication et des fonctions oro-myo-faciales.
- de la réalisation d'actes/gestes techniques dévolus à sa compétence et liés à sa fonction et à son expertise diagnostique et rééducative
- de la mise en oeuvre, si nécessaire, de gestes de premiers secours conformément à la réglementation en vigueur
Son intervention contribue notamment au développement et au maintien de l'autonomie, à la qualité de vie du patient et au rétablissement de son rapport confiant à la langue.
L'orthophoniste dispense des soins à des patients de tous âges présentant des troubles congénitaux, développementaux ou acquis, sans distinction de sexe, d'âge, de culture, de niveau socioculturel ou de type de pathologie.
Dans sa mission de professionnel de santé, il intervient également auprès des patients, de leurs aidants, des professionnels de la santé ou de l'éducation et du public dans le cadre d'activités de prévention et de dépistage, d'activités d'éducation thérapeutique du patient, d'activités d'expertise et de conseil, et de coordination des soins.
De par la nature de sa fonction et de sa mission, il doit avoir une expertise approfondie de la langue du pays dans lequel il exerce.
« L'orthophoniste participe et concourt également à la formation initiale et continue ainsi qu'à la recherche.
« L'orthophoniste exerce en toute indépendance et pleine responsabilité, conformément aux règles professionnelles prévues à l'article L. 4341-9 ;
« Dans l'exercice de son art, seul l'orthophoniste décide du choix des techniques et des savoir-faire les plus adaptés à l'évaluation et au traitement orthophonique du patient.
« II - L'orthophoniste pratique son art sur prescription médicale. Sauf indication contraire du médecin, il peut prescrire les dispositifs médicaux nécessaires à l'exercice de sa profession. La liste de ces dispositifs médicaux est fixée par arrêté des ministres chargés de la santé et de la sécurité sociale après avis de l'académie de médecine et des Conseils Nationaux Professionnels de la spécialité concernée ;
« En cas d'urgence, de nécessité d'une intervention précoce, en l'absence d'un médecin, dans le cadre des recommandations professionnelles, l'orthophoniste est habilité à accomplir les premiers actes de soins nécessaires en orthophonie en dehors d'une prescription médicale.
Un compte-rendu du bilan et des actes accomplis dans ces conditions est remis au médecin dès son intervention. »
2°) Après l'article L 4344-4, est inséré l'article L 4344-4-1 ainsi rédigé :
« Art. L. 4344-4-1. - Exerce illégalement la profession d'orthophoniste toute personne qui pratique l'orthophonie au sens de l'article L 4341-1 sans être titulaire du certificat de capacité d'orthophoniste ou l'un des diplômes ou attestations d'études d'orthophonie établis par le ministre chargé de l'éducation antérieurement à la création dudit certificat ou de tout autre titre mentionné à l'article L 4341-4 exigé pour l'exercice de la profession d'orthophoniste ou sans relever des dispositions de l'article L 4341-2. »
3°) L'article L 4341-9 est ainsi modifié :
A l'alinéa 2, les mots :
« En tant que de besoin »
Sont supprimés.
OBJET
La disposition législative du 10 juillet 1964 relative à la définition de la profession d'orthophoniste est ancienne et ne correspond plus aux évolutions réglementaires définissant les missions et le champ d'exercice de ces professionnels tel qu'en disposent les articles de réglementation R.4341-1 à R.4341-4 du Code de la Santé Publique.
En premier lieu, cette mesure a pour objet de mettre en conformité la définition au code de la santé publique à l'exercice de la profession d'orthophoniste.
En deuxième lieu, cette mesure vise à accorder à l'orthophoniste la possibilité de prescrire des dispositifs médicaux nécessaires à l'exercice de sa profession, d'intervenir pour réaliser les premiers soins en orthophonie en cas d'urgence.
En troisième lieu, cette mesure a pour objet de définir l'exercice illégal de la profession d'orthophoniste pour lequel des sanctions existent déjà au sein du code de la santé publique.
Enfin, cette mesure vise à affirmer la nécessité de mettre en place des règles professionnelles indispensables à la profession.
Tels sont les objectifs poursuivis par cet amendement
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-467 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 38
Après l'alinéa 23,
Après le III de l'article L 1434-3, sont insérées les dispositions suivantes :
« IV. Le code de l'action sociale et des familles est ainsi modifié :
Le chapitre III du Titre 1er du livre III de la première partie est complété par les dispositions suivantes :
1°. L'article L 313-1 est complété par les alinéas suivants :
« Les autorisations existantes mentionnées au II de l'article L 1434-3 du code de la santé publique et incompatibles avec la mise en oeuvre des dispositions relatives à l'organisation de l'offre des établissements et services médico-sociaux prévue par le schéma régional de santé en application du 3° du I de l'article L 1434-3 du même code, sont révisées au plus tard 2 ans après la publication de ces dispositions.
Cette révision est effectuée selon la procédure prévue au II de l'article L 313-2 du présent code.
Le délai de mise en oeuvre de la modification de l'autorisation est fixé par la décision du Directeur Général de l'Agence Régionale de santé mentionnée au II l'article L 313-2 du présent code, il ne peut être supérieur à 3 ans. «
2°. A l'article L 313-1-1, après les mots « sont exonérés de la procédure d'appel à projets », sont insérées les dispositions suivantes : « IV. Les opérations visées au sixième alinéa de l'article L 313-1 sont exonérées de la procédure d'appel à projet. »
3°. A l'article L 313-2 avant les mots « les demandes d'autorisation relatives aux établissements », sont ajoutés les mots « I - A l'exception des opérations visées au IV de l'article L 313-1-1 du présent code » ;
Après les mots « l'autorisation est réputée acquise », sont ajoutées les dispositions suivantes : «
II. Lorsque le Directeur Général de l'Agence Régionale de Santé constate l'incompatibilité d'une autorisation visée au II de l'article L 1434-1 du code de la santé publique avec le schéma régional de santé, il peut réviser ladite autorisation conformément au dernier alinéa de l'article L313-1 du présent code. Les modalités et le calendrier de ladite révision font l'objet d'un contrat pluriannuel d'objectifs et de moyens prévu à l'article L.313-11 du même code.
A compter de la date de la notification par l'Agence Régionale de Santé du projet de révision de l'autorisation accompagné de ses motifs, le titulaire de cette autorisation dispose d'un délai de neuf mois pour faire connaître ses observations, présenter ses projets d'amélioration du fonctionnement ou faire une proposition d'évolution de l'activité conforme aux objectifs fixés par le schéma régional de santé en application du 3° du I de l'article L 1434-1 du code de la santé publique.
Ces observations et propositions font l'objet d'une procédure contradictoire entre l'agence régionale de santé et le titulaire de l'autorisation, en vue, le cas échéant, de modifier l'autorisation. Lorsqu'un accord est conclu entre l'agence régionale de santé et le titulaire de l'autorisation, le directeur général de l'agence régional de santé, après avis de la commission spécialisée de la conférence régionale de santé et de l'autonomie visée à l'article D 1432-40 du code de la santé publique prononce la modification de l'autorisation sur la base de cet accord.
Lorsqu'au terme de 15 mois après la réception par l'agence des observations et propositions du titulaire, aucun accord n'a pu être trouvé, une décision de modification ou, s'il y a lieu, une décision de retrait peut-être prise par le directeur général de l'agence régionale de santé, après avis de la commission spécialisée de la conférence régionale de santé et de l'autonomie visée à l'article D 1432-40 du code de la santé publique.
La commission visée à l'article L 313-1-1 du Code de l'action sociale et des familles est tenue informée des révisions d'autorisations prononcées en application du dernier alinéa de l'article L 313-1 du présent code»
4°. L'article L 313-4 est complété par l'alinéa suivant :
« 5°. Est compatible, s'agissant des autorisations mentionnées au II de l'article L 1434-3 du code de la santé publique, avec les objectifs fixés par le schéma régional de santé et les besoins de santé, sociaux et médico-sociaux sur la base desquels il est établi, en application du 3° du I de l'article L 1434-3 du même code. »
5°. A l'article L313-5, est ajouté un 4ème alinéa rédigé comme suit :
« Lorsqu'une autorisation a fait l'objet d'une procédure de révision en application du 6ème alinéa de l'article L 313-1 du présent code, la date d'échéance du renouvellement mentionnée au premier alinéa est fixée par référence à la date de la décision du directeur général de l'agence régionale de santé visée au dernier alinéa de l'article L 313-1 du présent code. »
OBJET
Le présent amendement vient sécuriser les établissements et services médico-sociaux dont l'activité serait interrogée par le schéma régional de santé, afin d'en accompagner l'évolution selon une procédure contradictoire et transparente.
La présente proposition d'amendement vise donc à proposer la création, par exception à la procédure de renouvellement en vigueur, d'une procédure de révision des autorisations, s'inscrivant dans un cadre négocié par la voie d'un contrat pluriannuel d'objectif et de moyens avec l'opérateur.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-468 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 38
A l'alinéa 42 de l'article 38, après le mot « délimite » sont ajoutés les mots :
« après avis de la conférence régionale de santé et de l'autonomie » .
OBJET
Le projet de loi précise que les agences régionales de santé délimitent des territoires. Les conditions dans lesquelles les directeurs généraux des agences régionales de santé déterminent ces territoires feront l'objet d'un décret en Conseil d'Etat. Ainsi, cette rédaction ne garantit pas la consultation de la conférence régionale de santé quant à la pertinence des choix territoriaux. Or, la conférence régionale de santé et de l'autonomie a pour vocation de participer par ses avis à la définition des objectifs et des actions de l'agence.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-469 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 38
A l'alinéa 49 de l'article 38, après les mots « des services départementaux de protection maternelle et infantile mentionnés à l'article L. 2112-1 » sont ajoutés les mots
« des usagers du système de santé ».
L'avant- dernière phrase de l'alinéa 49 de l'article 38 est supprimée.
A l'alinéa 59 de l'article 38, après les mots « de désignation des membres » sont ajoutés les mots
« ,dont les usagers du système de santé, »
OBJET
Il est proposé de garantir la présence effective des usagers au sein des conseils territoriaux de santé au même titre que l'ensemble des autres acteurs du système de santé et non au sein d'une formation spécifique. La constitution d'une formation spécifique tendrait à ne pas reconnaître la place des usagers de santé en tant qu'acteur des politiques publiques.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-470 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 45
I. Rédiger ainsi l'alinéa 12 :
« Art. L. 1143-3 . - Dans la même décision, le juge constate que les conditions mentionnées à l'article L. 1143-1 sont réunies et statue sur la responsabilité du défendeur au vu des cas individuels présentés par les requérants. Il définit le groupe de personnes à l'égard desquels une responsabilité commune est susceptible d'être engagée en fixant les critères de rattachement au groupe. ».
II. En conséquence, à l'alinéa 17, substituer aux mots :
« usagers du système de santé »
le mot :
« personnes ».
OBJET
Cet amendement vise à étendre le champ d'action des actions de groupe aux défaillances répétitives du système de santé (non accès aux soins de certaines catégories de malades), aux dommages sanitaires d'origines environnementales et aux préjudices sanitaires subis dans le cadre du travail (exposition professionnelle à l'amiante), et à élargir en conséquences les possibilités de saisine à toute personne ayant intérêt à agir : patients exclus du système de santé, riverains victimes d'une pollution, syndicats de travailleurs constatant une récurrence des mêmes accidents du travail, etc.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-471 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 45
À l'alinéa 37, substituer aux mots :
« l'association requérante »
les mots :
« une majorité de requérants ».
OBJET
Cet amendement vise à étendre le champ d'action des actions de groupe et à élargir en conséquence les possibilités de saisine à toute personne ayant intérêt à agir.
Amendement de coordination.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-472 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 45
À l'alinéa 50, substituer aux mots :
« L'association peut »
les mots :
« Les requérants peuvent ».
OBJET
Cet amendement vise à étendre le champ d'action des actions de groupe et à élargir en conséquence les possibilités de saisine à toute personne ayant intérêt à agir.
Amendement de coordination.
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-473 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 45
Alinéa 8
Au 1 de l'article L 1143-1, après les mots « un prestataire utilisant l'un de ces produits à leurs obligations légales ou contractuelles », ajouter les mots «, ou un manquement à une obligation légale, réglementaire ou contractuelle d'un professionnel, d'un établissement et réseau de santé, d'un organisme d'assurance maladie, d'une autorité sanitaire ou tout autre organisme participant à la prise en charge. »
Au 2° de l'article L 1143-1, supprimer les mots « ne » et « que ».
Au 2° de l'article L 1143-1, après les mots « dommages corporels », ajouter les mots « moraux et matériels ».
Au 1 de l'article L 1143-3, après le mot « fournisseur », supprimer le mot « ou ».
Au 1 de l'article L 1143-3, après les mots « d'un prestataire », ajouter les mots « d'un professionnel, d'un établissements et réseau de santé, d'un organisme d'assurance maladie, d'une autorité sanitaire ou de tout autre organisme participant à la prise en charge médicale ».
Au 2° de l'article L 1143-3, après les mots « dommages corporels », ajouter les mots « moraux et matériels ».
Au 4° de l'article L 1143-5, substituer les mots « du chef du dommage qu'il a subi » par « du chef du ou des dommages qu'il a subi ».
Au 1° de l'article L 1143-8, substituer le mot « subi » par « été exposé à ».
Au 1 de l'article L 1143-8, ajouter après les mots « dommage corporel » les mots « , matériel ou moral ».
OBJET
Le présent amendement a pour but d'élargir l'action de groupe aux entraves dans l'accès à la santé. Il s'agit d'élargir l'action de groupe au-delà des produits de santé, à la question de l'accès au droit.
En effet, de nombreuses personnes ou groupes de populations sont confrontés au quotidien à des inégalités sociales de santé renforcées par des freins dans l'accès à la prévention, aux soins et par des barrières diverses et souvent cumulatives, qu'elles soient sociales, administratives, financières...
|
|
PROJET DE LOI |
||||
|
DE MODERNISATION DE NOTRE SYSTÈME DE SANTÉ |
N° |
COM-474 |
|||
|
COMMISSION DES AFFAIRES SOCIALES |
(n° 406) |
21 JUILLET 2015 |
|||
|
A M E N D E M E N T présenté par |
|||||
Mmes COHEN et DAVID, M. WATRIN
et les membres du Groupe communiste républicain et citoyen
_________________
ARTICLE 45
À l'alinéa 59, après la référence :
« L. 1114-1 »
insérer les mots :
« , ou toute personne justifiant d'un intérêt à agir, ».
OBJET
Cet amendement vise à étendre le champ d'action des actions de groupe et à élargir en conséquence les possibilités de saisine à toute personne ayant intérêt à agir.
Amendement de coordination.
* 1 Loi n° 2013-504 du 14 juin 2013 relative à la sécurisation de l'emploi, art. 1.
* 2 Décret n° 2014-629 du 18 juin 2014 portant création du comité interministériel pour la santé.
* 3 Directive 2014/40/UE du Parlement européen et du Conseil du 3 avril 2014 relative au rapprochement des dispositions législatives, réglementaires et administratives des Etats membres en matière de fabrication, de présentation et de vente des produits du tabac et des produits connexes, et abrogeant la directive 2001/37/CE.
* 4 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 5 Article 12 de la loi n° 2013-595 du 8 juillet 2013.
* 6 Evaluation de la faisabilité du calcul d'un score nutritionnel tel qu'élaboré par Rayner et al. Rapport d'appui scientifique et technique, mars 2015.
* 7 Amendement COM-327.
* 8 UFC Que Choisir, « Alimentation en Ehpad, une politique de prévention s'impose ! », mars 2015.
* 9 Réponses au questionnaire de vos rapporteurs.
* 10 Décret n° 97-617 du 30 mai 1997 relatif à la vente et à la mise à disposition du public de certains appareils de bronzage utilisant des rayonnements ultraviolets.
* 11 Etude de marché réalisée en janvier 2011 par le laboratoire national de métrologie et d'essais (LNE) à la demande de la direction générale de la santé (DGS).
* 12 Sur 73 000 décès par an attribués au tabac, soit 22 % de la mortalité masculine et 5 % de la mortalité féminine, 44 000 sont des décès par cancer, 18 000 par maladies cardiovasculaires, 8 000 par maladies de l'appareil respiratoire et 3 000 par maladies infectieuses. Une étude récente a révisé ce nombre de décès attribuables au tabac à 78 000 décès par an.
* 13 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires, art. 98.
* 14 Évaluation de l'interdiction de la vente de d'alcool et de tabac aux mineurs, OFDT, septembre 2013.
* 15 Directive 2014/40/UE du Parlement européen et du Conseil du 3 avril 2014 relative au rapprochement des dispositions législatives, réglementaires et administratives des Etats membres en matière de fabrication, de présentation et de vente des produits du tabac et des produits connexes, et abrogeant la directive 2001/37/CE.
* 16 Loi n° 2014-891 de la loi du 8 août 2014 de finances rectificative pour 2014.
* 17 Fiscalité et santé publique : état des lieux des taxes comportementales, Yves Daudigny et Catherine Deroche, n° 399 (2013-2014).
* 18 Loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015, art. 14.
* 19 Fusion prévue par l'article 47 de la loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015.
* 20 CNS, Avis sur les autotests de dépistage de l'infection à VIH, adopté le 20 décembre 2012.
* 21 CCNE, avis n° 119, Les problèmes éthiques posés par la commercialisation d'autotests de dépistage de l'infection VIH, 21 février 2013.
* 22 Voir le rapport n° 146 (2011-2012) de M. Jacques Mézard, fait au nom de la commission des lois.
* 23 Igas, Catherine Hesse et Dr Gilles Duhamel, Evaluation du dispositif médicosocial de prise en charge des conduites addictives, février 2014.
* 24 Chapitre unique du titre I er du livre III de la troisième partie de la partie législative du code.
* 25 Section 1 du chapitre 1 er du titre 1 er du livre IV de la sixième partie de la partie réglementaire du code de la santé publique (articles D. 3411-1 à D. 3411-10).
* 26 Ce rapport affirme que en effet que « pour prendre en compte le continuum des actions et la nécessité d'intervenir très en amont, il est recommandé de rendre obligatoire une mission de prévention collective auprès des jeunes pour les Csapa assurant une « consultation jeunes consommateurs » et d'en permettre le financement par le sous-Ondam réservé aux personne confrontées à des difficultés spécifiques. » (page 5).
* 27 Sondage IFOP Les Français et les nuisances sonores, octobre 2014.
* 28 Pourront également rechercher et relever ces infractions les fonctionnaires et les agents non titulaires de l'Etat compétents en matière sanitaire figurant sur une liste établie par arrêté du ministre chargé de l'agriculture ainsi que les vétérinaires, contrôleurs sanitaires et préposés sanitaires contractuels de l'Etat pour les missions définies dans leur contrat. Les inspecteurs de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail, en ce qui concerne la production, la formulation, l'emballage et l'étiquetage des produits phytopharmaceutiques, des adjuvants et des matières fertilisantes et supports de culture.
* 29 Directive 2009/48/CE du Parlement européen et du Conseil du 18 juin 2009 relative à la sécurité des jouets.
* 30 Directive 2014/81/UE de la Commission du 23 juin 2014 modifiant l'annexe II, appendice C, de la directive 2009/48/CE du Parlement européen et du Conseil relative à la sécurité des jouets en ce qui concerne le bisphénol A.
* 31 Les produits cosmétiques sont des substances ou des mélanges de substances, destinés à être mis en contact avec les parties superficielles du corps humain (épiderme, système pileux, ongles, etc.), ou avec les dents et les muqueuses buccales, en vue, exclusivement ou principalement, de les nettoyer, de les parfumer, d'en modifier l'aspect, de les protéger, de les maintenir en bon état ou de corriger les odeurs corporelles.
* 32 Les produits biocides sont destinés à détruire, repousser ou rendre inoffensifs les organismes nuisibles, à en prévenir l'action ou à les combattre, par une action chimique ou biologique (désinfectants, produits de protection, produits de lutte contre les nuisibles).
* 33 Selon une étude réalisée par l'institut Ipsos dans le cadre de la Semaine du son 2015.
* 34 Rapport de Mme Bernadette Devictor, « Le service public territorial de santé (SPTS), le service public public hospitalier (SPH), développer l'approche territoriale et populationnelle de l'offre en santé », mars 2014, remis le 22 avril 2014 à la ministre chargé de la santé.
* 35 Groupe de travail placé sous l'égide de Véronique Wallon, directrice générale de l'ARS Rhône-Alpes, et de Jean-François Thébaut, membre du collège de la Haute Autorité de santé (HAS).
* 36 Les centres de santé constituent des structures sanitaires créées et gérées par des organismes à but non lucratif, par des municipalités ou encore par des établissements de santé (art. L. 6323-1 du code de la santé publique). Les maisons de santé sont des personnes morales constituées entre des professionnels médicaux, des auxiliaires médicaux ou des pharmaciens (art. L. 6323-3 du même code).
* 37 Présentées à vos rapporteurs par M. Jean-François Thébaut pour le groupe de travail relatif à l'organisation des soins de santé dans les territoires, M. Pierre-Louis Druais pour le groupe de travail portant sur la place et le rôle de la médecine générale dans le système de santé, ainsi que M. Yves Decalf pour les travaux sur la médecine spécialisée libérale.
* 38 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 39 Elisabeth Hubert, rapport établi au terme de la mission de concertation sur la médecine de proximité, remis au Président de la République en novembre 2010.
* 40 Tandis que la psychiatrie peut être définie comme une discipline médicale destinée à la prise en charge des affections psychiatriques caractérisées et des aspects pathologiques de la souffrance psychique, la santé mentale, selon la définition qu'en donne l'Organisation mondiale de la santé (OMS), est une notion plus large. Elle constitue une composante essentielle de la santé, qui ne recouvre pas la seule absence de troubles mentaux, et qui renvoie plus généralement à un état de bien-être dans lequel une personne peut se réaliser, surmonter les tensions normales de la vie, accomplir un travail productif et contribuer à la vie de sa communauté.
* 41 Rapport pour avis n° 628 (2014-2015) présenté par M. André Reichardt au nom de la commission des lois sur le présent projet de loi.
* 42 Loi n° 2011-803 du 5 juillet 2011 relative aux droits et à la protection des personnes faisant l'objet de soins psychiatriques et aux modalités de leur prise en charge.
* 43 Rapport d'information n° 1662 de la commission des affaires sociales de l'Assemblée nationale sur la santé mentale et l'avenir de la psychiatrie, présenté par M. Denys Robiliard, enregistré le 18 décembre 2013.
* 44 Rapport d'information n° 2837 fait par Mme Catherine Lemorton au nom de la commission des affaires sociales de l'Assemblée nationale, « Permanence des soins ambulatoires : une ambition contrariée », juin 2015.
* 45 Conseil constitutionnel, décision n° 2013-682 DC du 19 décembre 2013, Loi de financement de la sécurité sociale pour 2014.
* 46 Tandis que la convention lie l'assurance maladie aux médecins libéraux, l'accord est passé entre l'assurance maladie et les centres de santé.
* 47 « Les centres de santé : situation économique et place dans l'offre de soins de demain », Igas, juillet 2013.
* 48 Conseil constitutionnel, décision n° 2011-642 DC, Loi de financement de la sécurité sociale pour 2012.
* 49 Rapport d'information n° 351 fait au nom de la commission des affaires sociales sur l'étude de la Cour des comptes relative à la politique vaccinale de la France par M. Georges Labazée, 13 février 2013.
* 50 Il s'agit des prestations mentionnées à l'article 2 de l'ordonnance n° 2004-605 du 24 juin 2004 simplifiant le minimum vieillesse : allocation aux vieux travailleurs salariés, allocation aux vieux travailleurs non-salariés, secours viager, allocation aux mères de famille, allocation spéciale vieillesse et sa majoration, allocation viagère dont peuvent bénéficier les rapatriés en vertu de l'article 14 de la loi de finances du 2 juillet 1963, allocation de vieillesse agricole ou allocation supplémentaire mentionnée à l'article L. 815-2 du code de la sécurité sociale, dans sa rédaction antérieure à l'entrée en vigueur de l'ordonnance. L'article 2 de l'ordonnance prévoit que les personnes bénéficiant de ces prestations à la date de son entrée en vigueur continuent d'en bénéficier.
* 51 Définition proposée par le rapport de Mme Aline Archimbaud, « L'accès aux soins des plus démunis. Quarante propositions pour un choc de solidarité », remis au Premier ministre en septembre 2013.
* 52 Les motifs cités par cet article sont les suivants : l'origine, le sexe, la situation de famille, l'état de grossesse, l'apparence physique, le patronyme, le lieu de résidence, l'état de santé, le handicap, les caractéristiques génétiques, les moeurs, l'orientation ou identité sexuelle, l'âge, les opinions politiques, les activités syndicales, l'appartenance ou la non-appartenance, vraie ou supposée, à une ethnie, une nation, une race ou une religion déterminée.
* 53 Cet article se réfère à « toute distinction opérée entre les personnes parce qu'elles ont subi ou refusé de subir des faits de harcèlement sexuel ou témoigné de tels faits ».
* 54 Taux de refus de soins constaté chez des médecins radiologues parisiens testés dans le cadre d'une étude réalisée par l'Irdes en 2009.
* 55 Enquête réalisée dans six villes du Val-de-Marne à la demande du fonds CMU. Résultats constatés pour les évaluations effectuées auprès de médecins spécialistes.
* 56 L'article L. 4121-1 du code de la santé publique dispose que l'ordre national des médecins, celui des chirurgiens-dentistes et celui des sages-femmes groupent obligatoirement tous les médecins, les chirurgiens-dentistes et les sages-femmes habilités à exercer.
* 57 Arrêté du 26 novembre 2013 portant approbation de l'avenant n° 3 à la convention nationale organisant les rapports entre les chirurgiens-dentistes et l'assurance maladie, signé le 31 juillet 2013, JO du 30 novembre 2013, NOR : AFSS 1329118A.
* 58 Denis Piveteau, « Zéro sans solution » : le devoir collectif de permettre un parcours de vie sans rupture, pour les personnes en situation de handicap et pour leurs proches, 10 juin 2014.
* 59 Basse-Normandie, Champagne-Ardenne, Haute-Normandie, Ile-de-France, Provence-Alpes-Côte d'Azur et Pays de la Loire.
* 60 Observation du fonctionnement en dispositif des Itep, rapport final, étude réalisée pour le compte de l'AIRe avec le soutien de la CNSA, décembre 2014.
* 61 Source : Institut d'émission d'outre-mer, rapport annuel Wallis-et-Futuna 2014.
* 62 Loi n° 2014-1554 du 22 décembre 2014 de financement de la sécurité sociale pour 2015, art. 53.
* 63 Loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière.
* 64 Il peut par exemple s'agir d'établissements pour enfants handicapés, des établissements et services d'aide par le travail (Esat), des établissements ou services de réadaptation, de pré-orientation et de rééducation professionnelle, des établissements et services pour adultes handicapés, des centres d'hébergement et de réinsertion sociale (CHRS), des centres spécialisés de soins, des centres d'accueil pour alcooliques, des centres de ressources, des services chargés des mesures de protection des majeurs et des services mettant en oeuvre les mesures judiciaires d'aide à la gestion du budget familial.
* 65 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires, art. 5.
* 66 Loi n° 2008-1330 du 17 décembre 2008 de financement de la sécurité sociale pour 2009.
* 67 Loi n° 2011-940 du 10 août 2011 modifiant certaines dispositions de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 68 Les missions et les principes généraux relatifs à la composition et au fonctionnement des conseils nationaux professionnels sont fixés par décret. Ils font l'objet d'une convention conclue entre les différents conseils ou l'organisme fédérateur créé à leur initiative et l'État. En l'absence de conseils nationaux professionnels, les représentants de la profession ou de la spécialité sont sollicités pour exercer les missions définies au présent article.
* 69 L. Hénart, Y. Berland, D. Cadet, Rapport relatif aux métiers en santé de niveau intermédiaire, Professionnels d'aujourd'hui et nouveaux métiers : des pistes pour avancer, janvier 2011.
* 70 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 71 « Coopération entre professionnels de santé : améliorer la qualité de prise en charge, permettre la progression dans le soin et ouvrir la possibilité de définir de nouveaux métiers » - rapport d'information n° 318 (2013-2014) de Mme Catherine Génisson et M. Alain Milon, fait au nom de la commission des affaires sociales du Sénat, déposé le 28 janvier 2014.
* 72 M. Delamaire et G. Lafortune, Les pratiques infirmières avancées : une description et une évaluation des expériences dans 12 pays développés, OCDE (direction de l'emploi, du travail et des affaires sociales), 2010.
* 73 Rapport de l'Inspection générale des affaires sociales, « Concertation et propositions sur une éventuelle introduction de la profession d'assistant dentaire dans le code de la santé publique », M. Gilles Duhamel, 2010.
* 74 Loi n° 2011-940 du 10 août 2011 modifiant certaines dispositions de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 75 La méthode médicamenteuse est autorisée jusqu'à la cinquième semaine de grossesse, soit la septième semaine après le premier jour des dernières menstruations, voire jusqu'à sept semaines dans les centres agréés. Elle consiste en deux prises de médicaments, la première ayant pour effet d'interrompre la grossesse et la deuxième de provoquer les contractions et l'éjection de l'embryon.
* 76 L'article L. 4231-4 du code de la santé publique prévoit néanmoins la présence au sein du Conseil national de l'ordre des pharmaciens de deux pharmaciens membres de l'Académie nationale de pharmacie.
* 77 Loi n° 2013-660 du 22 juillet 2013 relative à l'enseignement supérieur et à la recherche.
* 78 Ordonnance n° 2005-649 du 6 juin 2005 relative aux marchés passés par certaines personnes publiques ou privées non soumises au code des marchés publics.
* 79 Olivier Véran, « Hôpital cherche médecins, coûte que coûte : essor et dérives du marché de l'emploi médical temporaire à l'hôpital public », décembre 2013.
* 80 Le rapport Véran mentionne notamment des rémunérations excessives, des situations de cumul d'emploi non-réglementaires ou encore le paiement de gardes fictives.
* 81 Ordonnance n° 58-1373 du 30 décembre 1958 relative à la création de centres hospitaliers et universitaires, à la réforme de l'enseignement médical et au développement de la recherche médicale.
* 82 Dominique Laurent, L'activité libérale dans les établissements publics de santé , rapport remis à la ministre des affaires sociales et de la santé le 31 mars 2013.
* 83 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 84 Marine Jeantet, Alain Lopez, Evaluation médico-économique en santé, Igas, décembre 2014.
* 85 CE, 16 mars 2015, n os 370072, 370721 et 370820.
* 86 Rapport d'information n° 653 (2011-2012), 10 juillet 2012.
* 87 Il s'agit des sapeurs-pompiers professionnels et volontaires des services d'incendie et de secours, des personnels des services de l'Etat et des militaires des unités chargés de missions de sécurité civile, des militaires des armées et de la gendarmerie nationale, des personnels de la police nationale et des agents de l'Etat, des collectivités territoriales et des établissements et organismes publics ou privés appelés à exercer des missions se rapportant à la protection des populations ou au maintien de la continuité de la vie nationale, les membres des associations ayant la sécurité civile dans leur objet social, ainsi que les réservistes de la sécurité civile.
* 88 Sont notamment concernés des sets de circulation extracorporelle (pour la chirurgie cardiaque ou l'oxygénation extracorporelle sur membrane [ECMO]) ; des sets d'hémaphérèse ainsi que des sondes, tubes, et raccords intervenant dans l'assistance respiratoire (en anesthésie comme en réanimation) ou l'oxygénothérapie.
* 89 Loi n° 2012-300 du 5 mars 2012 relative aux recherches impliquant la personne humaine, art. 1.
* 90 « Les agences régionales de santé : une innovation majeure, un déficit de confiance », rapport d'information n° 400 (2013-2014) de MM. J. Le Menn et A. Milon, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 26 février 2014.
* 91 Il s'agit des dépenses financées dans le cadre de l'objectif quantifié national (OQN), qui concerne les activités de psychiatrie ou de soins de suite et de réadaptation exercées par les établissements de santé privés, de l'objectif de dépenses de l'assurance maladie dans le champ de la médecine, de la chirurgie et de l'obstétrique (MCO), ainsi que de l'objectif de dépenses couvrant les dotations annuelles de financement.
* 92 Loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
* 93 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 94 Rapport d'information n° 699 de M. Yves Daudigny, fait au nom de la commission des affaires sociales (2013-2014) - (8 juillet 2014).
* 95 Rapport de préfiguration, Agence nationale de santé publique, à l'attention de Mme Marisol Touraine, ministre des affaires sociales, de la santé et des droits des femmes, par François Bourdillon, directeur général de l'InVS et de l'Inpes, remis le 22 avril 2015.
* 96 Loi n° 2014-873 du 4 août pour l'égalité réelle entre les femmes et les hommes.
* 97 Cet agrément est accordé par l'autorité compétente soit au niveau régional, soit au niveau national, après avis d'une commission nationale qui comprend des représentants de l'Etat, dont un membre du Conseil d'Etat et un membre de la Cour de cassation en activité ou honoraire, des représentants de l'Assemblée nationale et du Sénat et des personnalités qualifiées en raison de leur compétence ou de leur expérience dans le domaine associatif.
* 98 - Il s'agit de l'Office national d'indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales - Oniam (article L. 1142-22 du code de la santé publique), de l'Établissement français du sang - EFS (article L. 1222-1 du code de la santé publique), de l'agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail - Anses (article L. 1313-1 du code de la santé publique), de l'Institut de veille sanitaire - InVS (article L. 1413-2 du code de la santé publique), de l'Institut national du cancer - INCa (article L. 1415-2 du code de la santé publique), de l'Institut national de prévention et d'éducation pour la santé - Inpes (article L. 1417-1 du code de la santé publique), de l'agence de la biomédecine - ABM (article L. 1418-1 du code de la santé publique), de l'Établissement de préparation et de réponse aux urgences sanitaires - Eprus (article L. 3135-1 du code de la santé publique), de l'agence nationale de sécurité du médicament et des produits de santé - ANSM (article L. 5311-1 du code de la santé publique).
* 99 Et dans les conditions prévues aux articles 10 à 13 de la loi n° 78-753 du 17 juillet 1978 portant diverses mesures d'amélioration des relations entre l'administration et le public et diverses dispositions d'ordre administratif, social et fiscal.
* 100 Il s'agit des conditions prévues par la loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés, notamment à ses articles 7, 38 et 40.
* 101 Claire Compagnon, Pour l'an II de la démocratie sanitaire , rapport rendu le 14 février 2014.
* 102 Dans sa rédaction actuelle, l'article R. 1112-81 du code de la santé publique prévoit que la CRUQPC est présidée par le représentant de l'établissement.
* 103 Loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
* 104 L'indemnisation des victimes de l'hormone de croissance est ainsi opérée au travers d'un dispositif purement amiable mis en place par l'Etat ; les sur-irradiés des centres hospitaliers d'Epinal et de Toulouse bénéficient d'un dispositif conventionnel ; il existe par ailleurs d'autres dispositifs d'indemnisation spécifiques pour les victimes d'une contamination par le VIH du fait d'un produit sanguin ainsi que pour les victimes du benfluorex.
* 105 Mise en place par la loi n° 2014-344 du 17 mars 2014 relative à la consommation.
* 106 Avis n° 628 (2014-2015) présenté par M. André Reichardt au nom de la commission des lois, enregistré le 15 juillet 2015.
* 107 Les frais résultant des dommages médicaux sont en effet souvent pris en charge par les organismes de sécurité sociale, qui sont alors subrogés dans les droits des victimes pour obtenir la réparation des préjudices en cause auprès du professionnel fautif.
* 108 Cette possibilité est prévue par l'article L. 423-8 du code de la consommation.
* 109 Loi n° 95-125 du 8 février 1995 relative à l'organisation des juridictions et à la procédure civile, pénale et administrative.
* 110 Article L. 423-12 du code de la consommation.
* 111 Selon la définition qu'en donne l'inspection générale des affaires sociales (Igas), le recours contre tiers est l'action d'une caisse de sécurité sociale contre l'auteur (le tiers responsable) d'un dommage corporel subi par un assuré. L'objectif est de récupérer auprès de l'auteur, le plus souvent de son assureur, les dépenses supportées par l'assurance maladie du fait de ce dommage.
* 112 Article 70 de la loi n° 2014-1554 du 22 décembre 2014.
* 113 L'article R. 1111-7 du code de la santé publique précise que la personne demandant l'accès à ces informations doit préciser le motif invoqué.
* 114 Il était initialement prévu que l'avenant soit ratifié dans un délai de trois mois à compter de la signature du protocole, soit le 24 juin 2015 au plus tard. Selon les informations communiquées à vos rapporteurs, la signature de la convention devrait intervenir au début du mois de septembre 2015.
* 115 Loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé.
* 116 Loi n°2007-131 du 31 janvier 2007 relative à l'accès au crédit des personnes présentant un risque aggravé en santé .
* 117 Ce principe du consentement présumé est issu de la loi n° 76-1181 du 22 décembre 1976 relative aux prélèvements d'organes, dite loi « Caillavet ». Il a été codifié à l'article L. 1232-1 du code de la santé publique en 2000 et a été réaffirmé par la loi n° 2004-800 du 6 août 2004 relative à la bioéthique.
* 118 Source : agence de la biomédecine.
* 119 Loi n° 2005-370 du 22 avril 2005 relative aux droits des malades et à la fin de vie.
* 120 Selon l'agence de la biomédecine, 514 prélèvements de reins (526 au total) à partir de donneurs vivant ont été réalisés en 2014, soit une progression de 28 % sur un an et de l'ordre de 100 % en 5 ans.
* 121 Rapport d'information n° 589 (2013-2014) de Mme Corinne Bouchoux, fait au nom de la mission commune d'information sur l'accès aux documents administratifs et aux données publiques, « Refonder le droit à l'information publique à l'heure du numérique : un enjeu citoyen, une opportunité stratégique », enregistré le 5 juin 2014. Les développements suivants s'inspirent des conclusions de cette mission, qui avait auditionné les mêmes acteurs en matière de santé que ceux entendus par vos rapporteurs.
* 122 De ce fait, elles ne contiennent pas l'ensemble des éléments nécessaires à la conduite de travaux de recherche : n'y figurent pas, par exemple, l'indication du diagnostic ou le résultat des examens conduits.
* 123 Loi n° 2011-2012 du 29 décembre 2011 relative au renforcement de la sécurité sanitaire du médicament et des produits de santé.
* 124 Décret n° 2013-414 relatif à la transparence des avantages accordés par les entreprises produisant ou commercialisant des produits à finalité sanitaire et cosmétique.
* 125 Ibid .
* 126 « Le pouvoir de ré-identification des bases nationales de données du PMSI », article présenté le 18 mars 2011 à Nancy lors des Journées ÉMOIS par le Dr. Dominique Blum.
* 127 Loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
* 128 Arrêté du 19 juillet 2013 relatif à la mise en oeuvre du Système national d'information inter-régimes de l'assurance maladie.
* 129 Loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés. Les données de santé appartiennent à la catégorie des données sensibles régies par l'article 8 de cette loi.
* 130 Dossiers Solidarité et Santé n° 64, « Données de santé : anonymat et risques de ré-identification », juillet 2015.
* 131 Loi n° 78-758 du 17 juillet 1978 portant diverses mesures d'amélioration des relations entre l'administration et le public et diverses dispositions d'ordre administratif, social et fiscal.
* 132 Les CPP, institués par la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique sont chargés d'émettre un avis préalable sur les conditions de validité de toute recherche impliquant la personne humaine, au regard des critères définis par l'article L. 1123-7 du code de la santé publique. Les dispositions du présent projet de loi tiennent compte des modifications introduites par la loi « Jardé » du 5 mars 2012 relative aux recherches impliquant la personne humaine.
* 133 Cette information a pour but de leur faire connaître à la fois l'existence du traitement de données et leur droit d'opposition.
* 134 Le numéro d'inscription au répertoire national d'identification des personnes physiques, ou NIR, unique pour chaque individu, est extrêmement identifiant dans la mesure où il permet de connaître, par déduction, le sexe, le mois et l'année de naissance ainsi que la commune de naissance de la personne concernée.
* 135 Avis n° 628 (2014-2015), fait par M. André Reichardt au nom de la commission des lois, portant sur le présent projet de loi, enregistré le 15 juillet 2015.
* 136 Il s'agit des professionnels mentionnés au 1° de l'article L. 6152-1 du code de la santé publique, c'est-à-dire des médecins, des odontologistes et des pharmaciens dont le statut, qui peut prévoir des dispositions spécifiques selon que ces praticiens consacrent tout ou partie de leur activité à ces établissements, est établi par voie réglementaire.
* 137 Il s'agit, là encore, des professionnels mentionnés au 1° de l'article L. 6152-1 du code de la santé publique, c'est-à-dire des médecins, des odontologistes et des pharmaciens dont le statut, qui peut prévoir des dispositions spécifiques selon que ces praticiens consacrent tout ou partie de leur activité à ces établissements, est établi par voie réglementaire.
* 138 « Vaut justification de l'exposition à l'amiante la reconnaissance d'une maladie professionnelle occasionnée par l'amiante au titre de la législation française de sécurité sociale ou d'un régime assimilé ou de la législation applicable aux pensions civiles et militaires d'invalidité, ainsi que le fait d'être atteint d'une maladie provoquée par l'amiante et figurant sur une liste établie par arrêté des ministres chargés du travail et de la sécurité sociale ».
* 139 Voir notamment le rapport annuel pour 2010, pages 24 à 26.
* 140 D'après la Cnam, 350 millions d'euros sont perdus chaque année par la branche AT-MP au titre du contentieux général opposant les caisses aux employeurs. En 2014, la part de ces contentieux liée à des motifs médicaux était de 34 %, ce qui correspond à une perte de 120 millions d'euros. Le taux d'infirmation des décisions des caisses sur cette nature de contentieux est de 38 %. La caisse estime, compte tenu des remontées de certaines Cpam sur le contentieux technique de l'incapacité, que le dispositif prévu permettrait de ramener ce taux à 20 %. Ce gain de 18 % de confirmation des décisions des caisses aboutirait à une perte de 63 millions d'euros au lieu des 120 millions d'euros actuels .
* 141 Rapport d'information n° 2837 présenté par Mme Catherine Lemorton au nom de la commission des affaires sociales de l'Assemblée nationale en conclusion de la mission sur l'organisation de la permanence des soins, 3 juin 2015.
* 142 Inspection générale des affaires sociales (Igas), « Les centres de santé : situation économique et place dans l'offre de soins de demain », juillet 2013.
* 143 Loi n° 2011-940 du 10 août 2011 modifiant certaines dispositions de la loi n° 2009-879 du 21 juillet 2009 dite « Hôpital, Patients, Santé, Territoires ».
* 144 Loi n° 2015-29 du 16 janvier 2015 relative à la délimitation des régions, aux élections régionales et départementales et modifiant le calendrier électoral.
* 145 Rapport relatif à la législation funéraire, Défenseur des droits, octobre 2012.
* 146 Recommandations pour les conditions d'exercice de la thanatopraxie, Rapport du Haut conseil de la santé publique, décembre 2012.
* 147 Pistes d'évolution de la règlementation des soins de conservation, IGAS-IGA, juillet 2013.
* 148 Circulaire n° DGOS/RH2/2013/165 du 18 avril 2013.
* 149 L'article A. 231-1 du code du sport, créé par l'arrêté du 28 février 2008, vise notamment l'alpinisme de pointe, les sports mécaniques, les sports aériens et les sports sous-marins.
* 150 Il s'agit des hôpitaux d'instruction des armées du Val-de-Grâce à Paris (75), de Percy à Clamart (92), Begin à Saint-Mandé (94), Laveran à Marseille (13), Sainte-Anne à Toulon (83), Clermont-Tonnerre à Brest (29), Desgenettes à Lyon (69), Legouest à Metz (57) et Robert-Picqué à Bordeaux (33).
* 151 Dans ce rapport, la Cour notait la mise en oeuvre de la plupart des recommandations formulées dans son rapport public thématique « Médecin et hôpitaux des armées » d'octobre 2010.
* 152 Les hôpitaux Percy, Begin, Laveran et Sainte-Anne ont vocation à devenir des hôpitaux « plateforme », et les hôpitaux de Bordeaux, Brest, Lyon et Metz des hôpitaux « hors-plateforme ».
* 153 Ces comités, prévus par l'article L. 1123-6 du code de la santé publique, sont saisis pour avis avant le lancement de tout projet de recherche sur la personne humaine. Mayotte est affiliée à ce titre à l'interrégion Sud-Ouest et outre-mer.















































































































































































































































































