Rapport n° 461 (2019-2020) de Mme Élisabeth DOINEAU , fait au nom de la commission des affaires sociales, déposé le 27 mai 2020
Disponible au format PDF (504 Koctets)
Synthèse du rapport (429 Koctets)
-
L'ESSENTIEL
-
I. MIEUX ORGANISER LA PRISE EN CHARGE DES SOINS NON
PROGRAMMÉS : UN OBJECTIF PARTAGÉ
-
II. LA PROPOSITION DE LOI : LES
« POINTS D'ACCUEIL POUR SOINS IMMÉDIATS », UNE
RÉPONSE AMBULATOIRE AUX URGENCES RESSENTIES DES PATIENTS
-
III. LA POSITION DE LA COMMISSION : SOUTENIR
UNE INITIATIVE SOUPLE POUR S'ADAPTER AUX BESOINS DES TERRITOIRES
-
I. MIEUX ORGANISER LA PRISE EN CHARGE DES SOINS NON
PROGRAMMÉS : UN OBJECTIF PARTAGÉ
-
EXAMEN EN COMMISSION
-
RÈGLES RELATIVES À L'APPLICATION DE
L'ARTICLE 45
DE LA CONSTITUTION ET DE L'ARTICLE 44 BIS, ALINÉA 3,
DU RÈGLEMENT DU SÉNAT (« CAVALIERS »)
-
LISTE DES PERSONNES
ENTENDUES
ET CONTRIBUTION ÉCRITE
-
LA LOI EN CONSTRUCTION
N° 461
SÉNAT
SESSION ORDINAIRE DE 2019-2020
|
Enregistré à la Présidence du Sénat le 27 mai 2020 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur la
proposition de loi
,
adoptée par l'Assemblée
nationale, visant à
répondre
à
la
demande
des
patients
par la
création
de
Points
d'
accueil
pour
soins
immédiats
,
Par Mme Élisabeth DOINEAU,
Sénatrice
|
(1) Cette commission est composée de : M. Alain Milon , président ; M. Jean-Marie Vanlerenberghe , rapporteur général ; MM. René-Paul Savary, Gérard Dériot, Mme Colette Giudicelli, M. Yves Daudigny, Mmes Michelle Meunier, Élisabeth Doineau, MM. Michel Amiel, Guillaume Arnell, Mme Laurence Cohen, M. Daniel Chasseing , vice-présidents ; M. Michel Forissier, Mmes Pascale Gruny, Corinne Imbert, Corinne Féret, M. Olivier Henno , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mmes Martine Berthet, Christine Bonfanti-Dossat, MM. Bernard Bonne, Jean-Noël Cardoux, Mmes Annie Delmont-Koropoulis, Catherine Deroche, Chantal Deseyne, Nassimah Dindar, Catherine Fournier, Frédérique Gerbaud, M. Bruno Gilles, Mmes Michelle Gréaume, Nadine Grelet-Certenais, Jocelyne Guidez, Véronique Guillotin, M. Xavier Iacovelli, Mme Victoire Jasmin, M. Bernard Jomier, Mme Florence Lassarade, M. Martin Lévrier, Mmes Monique Lubin, Viviane Malet, Brigitte Micouleau, MM. Jean-Marie Morisset, Philippe Mouiller, Mmes Frédérique Puissat, Marie-Pierre Richer, Laurence Rossignol, MM. Jean Sol, Dominique Théophile, Jean-Louis Tourenne, Mme Sabine Van Heghe . |
Voir les numéros :
|
Assemblée nationale ( 15 ème législ.) : |
2226 , 2428 et T.A. 358 |
|
|
Sénat : |
164 et 462 (2019-2020) |
|
L'ESSENTIEL
Le 28 novembre 2019, l'Assemblée nationale a adopté, à l'unanimité et avec l'avis favorable du Gouvernement, une proposition de loi présentée par Cyrille Isaac-Sibille et des députés du groupe Modem visant à la création de points d'accueil pour soins immédiats (PASI).
Ce texte, substantiellement modifié lors de son examen par l'Assemblée nationale, ouvre la possibilité aux directeurs généraux des agences régionales de santé de labelliser , sur la base d'un cahier des charges national, des structures destinées à prendre en charge, avec un plateau technique léger, des soins non programmés en dehors de toute urgence vitale, dans l'objectif de soulager les urgences hospitalières.
Cette initiative, fondée sur des expériences de terrain, a pour ambition d'apporter une réponse aux urgences ressenties des patients , qui peuvent les conduire à se tourner, à défaut d'une offre mieux adaptée, vers les services d'urgence. Elle vise à donner de la visibilité à des structures qui existent pour certaines d'ores et déjà , en permettant leur identification par le biais d'une signalétique spécifique.
Comme le souligne l'auteur de la proposition de loi dans le rapport qu'il a établi au nom de la commission des affaires sociales de l'Assemblée nationale, les PASI forment une « réponse ambulatoire » à la problématique des soins non programmés et s'inscrivent selon lui en complémentarité du « pacte de refondation pour les urgences » présenté par la précédente ministre en charge de la santé en septembre 2019.
Cette initiative répond à un objectif partagé. Les PASI offrent un outil parmi d'autres dont les acteurs de santé pourront se saisir.
Suivant des observations unanimes entendues par la rapporteure, les PASI devront cependant s'inscrire impérativement dans un projet de santé de territoire cohérent pour ne pas « surajouter » de la complexité et de la confusion à notre système de soins, au moment même où l'offre de soins ambulatoire est en voie de se structurer, notamment dans le cadre des communautés professionnelles territoriales de santé (CPTS).
Avec des amendements proposés par sa rapporteure en ce sens, la commission des affaires sociales a adopté la proposition de loi ainsi modifiée.
I. MIEUX ORGANISER LA PRISE EN CHARGE DES SOINS NON PROGRAMMÉS : UN OBJECTIF PARTAGÉ
A. LE CONSTAT BIEN ETABLI D'UN RECOURS CROISSANT ET PARFOIS INAPPROPRIÉ AUX SERVICES D'URGENCE
En 2017, 21,4 millions de passages aux urgences sont recensés dans les 713 structures publiques ou privées d'urgences 1 ( * ) , alors que ce nombre était de 10 millions en 1996.
De nombreux travaux ont mis en avant un nombre important, quoique délicat à appréhender, de recours inappropriés, qui auraient pu donner lieu à une prise en charge en ville. En se fondant sur la classification clinique des malades aux urgences (CCMU), la Cour des comptes 2 ( * ) a ainsi estimé que les 10 à 20 % de patients n'ayant besoin d'aucun acte complémentaire (CCMU 1) pouvaient être dans ce cas.
Le rapport du Sénat sur les urgences hospitalières 3 ( * ) a établi une analyse détaillée de ce phénomène en notant qu'il est « difficile de distinguer l'urgence médicalement justifiée de l'urgence ressentie, ou simplement de l'urgence constituée par l'absence de solution identifiée de prise en charge alternative » .
Ainsi, une enquête nationale conduite par la Drees en 2013 révélait qu' un patient sur cinq fréquentant un service d'urgence le justifie par l'absence d'autre solution de prise en charge : 6 % pointent l'absence de leur médecin traitant et 5 % l'impossibilité d'obtenir rapidement un rendez-vous pour des examens complémentaires. En outre, 59 % des personnes interrogées évoquent la commodité du recours aux urgences.
Ces services proposent en effet, en un seul lieu et à toute heure du jour et de la nuit, une prise en charge complète permettant de réaliser des examens complémentaires (accès à des actes d'imagerie et de biologie ou à un médecin spécialiste), le tout sans avance de frais .
Tâcher de détourner des urgences des patients qui pourraient être pris en charge en ville, pour éviter l'engorgement de ces services et réduire les coûts pour l'assurance maladie, a donné lieu à des mesures nombreuses.
La loi de financement de la sécurité sociale pour 2019 4 ( * ) a introduit une expérimentation de « forfait de réorientation des urgences » à laquelle le Sénat s'était unanimement opposé.
Une autre voie, plus pertinente, s'appuie sur l'organisation de l'« amont », pour améliorer l'accès à des soins non programmés en ville.
B. AMÉLIORER L'ACCÈS AUX SOINS NON PROGRAMMÉS : UNE PRIORITÉ FORTE DE LA STRUCTURATION EN COURS DE L'OFFRE DE SOINS AMBULATOIRES
• Dans un rapport 5 ( * ) remis à la ministre des solidarités et de la santé en mai 2018, le député Thomas Mesnier relève un « constat unanimement partagé du besoin pressant de structuration de la réponse à la demande de soins non programmés par les acteurs de médecine ambulatoire , pour éviter que celle-ci ne se déporte par défaut sur les urgences hospitalières et n'en altère le bon fonctionnement », évoquant une réponse encore « insuffisante et disparate ».
La notion de soins non programmés recouvre, selon ce même rapport, « ceux devant répondre à une urgence ressentie, mais ne relevant pas médicalement de l'urgence » . Ces soins s'inscrivent dans la plage d'ouverture « ordinaire » des cabinets médicaux, la permanence des soins ambulatoires (PDSA) assurée par les médecins libéraux en prenant le relai de 20 heures à minuit, le samedi de 12 à 20 heures et le dimanche de 8 à 20 heures.
• Alors que la prise en charge des pathologies chroniques mobilise une part croissante de l'agenda des médecins généralistes , ceux-ci demeurent, comme l'ont rappelé leurs représentants auditionnés, les premiers acteurs de la prise en charge des soins non programmés .
D'après une enquête de la Drees 6 ( * ) , ces demandes de soins pour le jour même ou le lendemain constituent une part importante de l'activité des médecins généralistes libéraux : en 2019, ces demandes représentent plus de 30 % de l'activité d'une semaine ordinaire pour 4 médecins généralistes sur 10. En outre, 8 médecins généralistes sur 10 déclarent organiser leur activité afin de prendre en charge ces demandes quotidiennement . Près de 1 médecin généraliste sur 4 (28 %) affirme pouvoir répondre à la totalité des demandes de consultations non programmées pour le jour même ou le lendemain et 45 % d'entre eux estiment pouvoir répondre à plus de la moitié.
• Dans un contexte marqué par des tensions sur la démographie médicale, les actions conduites au cours des dernières années par les pouvoirs publics et l'assurance maladie pour structurer les acteurs de ville ont placé l' accès aux soins non programmés au coeur des priorités .
La convention médicale du 26 août 2016 a introduit des incitations par un mécanisme de majoration des consultations permettant de valoriser les prises en charge rapides et non programmées par les médecins libéraux 7 ( * ) .
Parallèlement, les accords conventionnels interprofessionnels relatifs aux structures de santé pluriprofessionnelles et valorisant le travail en coordination des professionnels de santé, ont fait de cet enjeu un critère central d'éligibilité à des financements de l'assurance maladie .
S'agissant des maisons et centres de santé, l'accord signé le 20 avril 2017 8 ( * ) a inscrit l'amélioration de l'accès aux soins dans les critères pris en compte (indicateurs socles ou « prérequis ») : les obligations portent sur l'amplitude des horaires d'ouverture et l'accès à des soins non programmés chaque jour ouvré, sur des plages horaires dédiées. D'après les données de la DGOS, sur un total de 1 539 MSP en fonctionnement, 990 ont adhéré à cet accord au bilan d'avril 2020 et, parmi celles-ci, 916 MSP ont atteint ce prérequis ; parmi les 610 centres de santé polyvalents et médicaux ayant adhéré à l'accord, 510 ont fait l'objet d'une rémunération de cet indicateur.
Pour les communautés professionnelles territoriales de santé (CPTS), l'accord signé le 20 juin 2019 9 ( * ) , a inscrit de même l'amélioration de l'accès aux soins parmi leurs missions « socles » c'est-à-dire obligatoires , conditionnant l'accès aux financements. Cette mission recouvre deux actions : faciliter l'accès à un médecin traitant et améliorer la prise en charge des soins non programmés en ville.
|
Les CPTS, levier de la structuration des professionnels de santé Instituées par la loi de modernisation de notre système de santé de janvier 2016, les CPTS sont - à la différence des centres ou maisons de santé qui offrent un cadre d'exercice regroupé à l'échelle d'une patientèle - des formes souples d'organisation ouvertes aux professionnels de santé volontaires dans le but de créer des équipes de professionnels libéraux « hors les murs » autour d'un projet de santé, selon une approche « populationnelle ». Elles peuvent réunir des professionnels du premier ou du second recours, ainsi que des acteurs du secteur médico-social voire des acteurs hospitaliers. Comme l'ont relevé Yves Daudigny, Catherine Deroche et Véronique Guillotin dans une mission sur l'organisation territoriale de la santé en mai 2019, un point saillant dans les projets en fonctionnement ou en voie de formalisation est l' absence de modèle unique . Certaines jouent un rôle de « chef d'orchestre » pour organiser la prise en charge de patients complexes, d'autres se spécialisent sur le suivi des patients atteints d'une pathologie chronique ou les sorties d'hospitalisation, ou l'éducation thérapeutique. |
Le pacte de refondation des urgences présenté le 9 septembre 2019, sur la base de la mission nationale conduite par le député Thomas Mesnier et le Professeur Pierre Carli, fait du soutien au développement des CPTS un axe essentiel de l'amélioration de la prise en charge des soins non programmés , en cohérence avec l'objectif de « MaSanté2022 » d'aboutir à la création d'ici 2022 de 1 000 CPTS maillant l'ensemble du territoire.
|
Les propositions du « Pacte de refondation des urgences » concernant l'offre médicale en amont des services d'urgence Le plan présenté le 9 septembre 2019, qui s'accompagne de 750 millions d'euros de crédits jusqu'en 2022, s'articule autour de plusieurs axes. Le premier tend à la création d'un numéro unique d'urgence, le « service d'accès aux soins » (SAS). Le deuxième porte sur l' « amont » des services hospitaliers d'urgence par la prise en charge en ville des patients, dans le cadre des soins non programmés ou de la permanence des soins. Il s'appuie sur les mesures suivantes : • Renforcer l'offre de consultations médicales sans rendez-vous en cabinet, maison et centre de santé - soutien financier à la constitution de CPTS et déploiement progressif de 3 500 postes d'assistants médicaux ; un objectif du pacte est qu'à compter de l'adhésion des CPTS à l'accord interprofessionnel, celles-ci disposent de 6 mois pour initier une organisation des soins sans rendez-vous dans leur territoire et de 18 mois pour rendre cette organisation « totalement effective » ; - financement de 50 maisons médicales de garde supplémentaires pour assurer la présence d'une MMG à proximité de tous les services d'urgence totalisant plus de 50 000 passages par an ; • Donner à la médecine de ville les mêmes outils de prise en charge que les urgences - possibilité pour les transporteurs sanitaires privés de conduire des patients orientés par les SAMU et les médecins de garde vers les maisons et centres de santé ou les maisons médicales de garde identifiés par les ARS ; - aide à l'équipement en terminaux pour permettre aux médecins libéraux participant à la permanence des soins ambulatoires de proposer le tiers-payant sur la part prise en charge par l'assurance maladie obligatoire ; - accès direct à des examens de biologie dans le cadre de consultations sans rendez-vous en libéral, via des aides à l'équipement. • Offrir aux professionnels non médecins des compétences élargies - déploiement de protocoles de coopération (permettant un accès direct aux masseurs-kinésithérapeutes pour la traumatologie bénigne et la prise en charge par les pharmaciens et les infirmiers de pathologies simples) ; - généralisation du dispositif de pharmacien correspondant ; - déploiement des infirmiers de pratique avancée pour le suivi des maladies chroniques. • Généraliser les parcours dédiés aux personnes âgées pour éviter les urgences - incitation financière à la généralisation des parcours organisant l'admission directe en service hospitalier depuis le domicile ou un Ehpad ; - déploiement des équipes mobiles de gériatrie et généralisation du dispositif d'astreinte d'infirmières de nuit mutualisées en Ehpad. • Intégrer la vidéo à distance dans tous les SAMU |
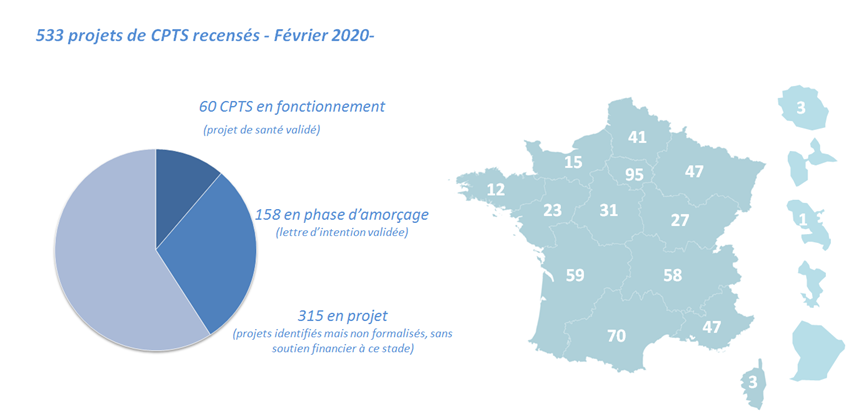
Cette organisation est en cours de structuration : 533 projets de CPTS sont recensés au dernier bilan de février 2020 (18 % de plus par rapport à novembre 2019), selon des degrés de maturité très variables, soixante seulement ayant un projet de santé validé par l'agence régionale de santé. D'après la Cnam, une vingtaine de CPTS ont signé à ce jour l'accord conventionnel , en s'engageant de ce fait sur des actions plus précises en termes notamment d'accès aux soins.
L'état d'avancement et la répartition des projets de CPTS ( situation en février 2020 )
Source : DGOS
Les actions concrètes mises en place pour l'accès aux soins non programmés tant dans les maisons et centres de santé qu'au sein des CPTS sont très diverses . Selon une enquête conduite par la DGOS sur les 20 projets de CPTS les plus matures, trois modèles d'organisation sont identifiés :
- la réservation par des médecins généralistes volontaires de plages horaires dédiées, inscrites sur un agenda partagé ;
- l'organisation dans une MSP d'une unité dédiée aux soins non programmés ouverte à tous les patients du territoire ;
- l'ouverture d'une maison médicale de garde en journée, en dehors des horaires de la permanence des soins ambulatoires.
II. LA PROPOSITION DE LOI : LES « POINTS D'ACCUEIL POUR SOINS IMMÉDIATS », UNE RÉPONSE AMBULATOIRE AUX URGENCES RESSENTIES DES PATIENTS
Suivant son intitulé et son exposé des motifs, la proposition de loi portée par Cyrille Isaac-Sibille a vocation à « répondre à la demande des patients » pour éviter qu'ils ne se reportent, à défaut de réponse mieux adaptée, sur les urgences hospitalières « car, devant une inquiétude légitime, ils souhaitent obtenir un diagnostic rapide, dans des délais convenables » 10 ( * ) .
Les « Points d'accueil pour soins immédiats » (PASI) institués par ce texte ont vocation à constituer une offre de soins ambulatoire alternative aux services d'urgence et attractive pour les patients, dans l'objectif de réguler les demandes de soins non programmés. Cette mesure s'inscrit, selon son auteur, en complémentarité des mesures que le Gouvernement a entrepris de mettre progressivement en place.
La proposition de loi transmise au Sénat comporte un article unique , son article 2 (gage financier) ayant été levé en séance publique à l'Assemblée nationale par l'adoption d'un amendement du Gouvernement.
L'article 1 er insère un chapitre et deux articles nouveaux au sein du code de la santé publique , définissant d'une part les missions incombant à l'accueil pour soins immédiats et d'autre part les modalités de labellisation des structures, dénommées PASI, remplissant ces missions.
A. LES « PASI » : UN ÉLÉMENT D'UNE RÉPONSE GRADUÉE AUX BESOINS DE PRISE EN CHARGE DES « PETITES URGENCES »
L'article L. 6314-4 du code de la santé publique proposé par le texte issu des travaux de l'Assemblée nationale définit les missions incombant à l'accueil pour soins immédiats, au sein d'un nouveau chapitre IV bis 11 ( * ) .
Celles-ci sont au nombre de trois :
- une mission « socle » de soins non programmés de médecine générale , hors urgences vitales. Comme l'indique l'auteur de l'initiative, il s'agit par exemple d'assurer, avec accès à un plateau technique « léger », des soins simples (plaies, sutures, entorses...) relevant de la « petite traumatologie » ou des prises en charge d'ordre médical ;
- une mission éventuelle d'expertise , par le recours à un avis d'un médecin spécialiste, le cas échéant via la téléexpertise. À l'initiative de Martine Wonner, députée non inscrite, la commission des affaires sociales a tenu à préciser que cette mission consiste à caractériser l'état de santé à la fois « physique et psychique » du patient ;
- une mission d'orientation en tant que de besoin , si l'état du patient le nécessite, vers un service d'urgence ou spécialisé. Sur la proposition de Brahim Hammouche, député Modem, la commission des affaires sociales de l'Assemblée nationale a visé explicitement l'orientation, le cas échéant, « vers un service spécialisé en psychiatrie ou dans l'accompagnement psychosocial » . Cette précision vise à favoriser le dialogue et la collaboration, parfois jugée insuffisante, entre les médecins généralistes et les psychiatres ou les spécialistes de l'accompagnement psychosocial.
Les structures assurant ces missions et labellisées selon les conditions ci-après décrites feraient l'objet d'une signalétique spécifique . Celle-ci pourrait prendre la forme, selon l'auteur de la proposition de loi, d'une croix orange , en référence à la croix rouge des urgences et à la croix verte des pharmacies.
B. LES CONDITIONS DE LABELLISATION : DES DISPOSITIONS SUBSTANTIELLEMENT MODIFIÉES PAR L'ASSEMBLÉE NATIONALE
1. La proposition de loi initiale : une mission inscrite dans le cadre du service public hospitalier
La rédaction initiale de la proposition de loi prévoyait d'inscrire la mission d'« accueil pour soins immédiats » dans la définition des missions du service public hospitalier, en complétant en ce sens les articles L. 6112-1 et L. 6112-5 du code de la santé publique.
La proposition de loi réservait dès lors aux seuls établissements de santé l'autorisation de comporter un ou plusieurs « points d'accueil pour soins immédiats », en fixant la condition que ces établissements soient autorisés à proposer la fois une activité de biologie et une activité de radiologie, afin d'offrir aux patients une prise en charge complète.
2. Les évolutions adoptées par l'Assemblée nationale : la recherche d'une articulation entre PASI et CPTS
Lors de l'examen du texte, la commission des affaires sociales a adopté à l'initiative de son rapporteur un amendement de réécriture globale de l'article 1 er , modifiant tout d'abord le positionnement au sein du code de la santé publique des dispositions sur l'accueil de soins immédiats : cette modification conduit à détacher ces dispositions de celles sur le service public hospitalier , pour les insérer dans un nouveau chapitre distinct.
Cette nouvelle rédaction supprime, en outre, l'exclusivité donnée aux établissements de santé pour « porter » un PASI . Elle substitue au régime d'autorisation le principe, plus souple, d'une labellisation par le directeur général de l'agence régionale de santé de toute « structure » répondant à trois critères, sur la base notamment d'un cahier des charges.
Comme l'explique le rapporteur, « il est apparu indispensable de mieux articuler le dispositif proposé avec les communautés professionnelles territoriales de santé (CPTS), qui sont au coeur de l'ambition du Gouvernement de renforcer et de mieux structurer l'offre de soins dans les territoires » , jugeant dès lors « contreproductif de restreindre les PASI aux seuls établissements, publics ou privés, participant au service public hospitalier » 12 ( * ) .
La durée de la labellisation d'un PASI, fixée à cinq ans, est alignée sur celle des contrats passés entre les CPTS, les ARS et l'assurance maladie.
Ces évolutions conduisent de facto à positionner les PASI comme une réponse ambulatoire à la prise en charge des soins non programmés , même si les structures hospitalières pourront les héberger , notamment les hôpitaux de proximité dont les missions ont été rénovées par la loi du 24 juillet 2019 sur l'organisation et la transformation du système de santé.
La définition des critères sur lesquels se fonde la labellisation des PASI, inscrite dans un nouvel article L. 6314-5 du code de la santé publique, s'inscrit en cohérence avec cet objectif. Ces critères sont les suivants.
§ Le respect d'un cahier des charges national
Défini par arrêté, ce cahier des charges fixera un standard commun de prise en charge. Le texte précise que celui-ci devra notamment prévoir la présence ou l'accès à proximité à des plateaux techniques d'imagerie et de biologie médicale . Cela reprend une condition déjà prévue dans la rédaction initiale de la proposition de loi, afin d'offrir aux patients une prise en charge globale qu'ils peuvent trouver dans un service d'urgence.
§ L'inscription dans le projet territorial de santé ou le projet de santé d'une ou plusieurs CPTS
Le second critère traduit la volonté d'associer les PASI aux initiatives des acteurs de santé du territoire et notamment aux CPTS dont le plan « MaSanté2022 » a prévu le maillage sur l'ensemble du territoire à cette échéance. La création et le fonctionnement du PASI devront être intégrés :
- soit au projet territorial de santé (PTS). Le PTS, institué par l'article 22 de la loi « santé » du 24 juillet 2019 13 ( * ) , est initié par au moins une CPTS et un établissement ou un service de santé, social ou médico-social. Levier de la coordination ville-hôpital-médico-social, ce projet, élaboré en associant les associations d'usagers et les collectivités territoriales, a vocation à décrire, pour un territoire donné, « les modalités d'amélioration de l'accès aux soins, de la continuité des soins et de la coordination des parcours de santé » , dont fait partie l'accès aux soins non programmés. Comme l'a indiqué la DGOS, ces projets ne sont pas encore déployés, le décret d'application ayant été publié récemment 14 ( * ) ;
- soit au projet de santé d'une ou plusieurs CPTS .
Ce sujet a suscité le plus de discussions à l'Assemblée nationale .
Lors de l'examen du texte par la commission , celle-ci a adopté un sous-amendement présenté par Thomas Mesnier et les membres du groupe La République en Marche, tendant à inscrire obligatoirement le PASI à la fois dans un PTS et dans le projet de santé d'une ou plusieurs CPTS , afin de ne pas prendre le risque de « casser la dynamique à l'oeuvre » dans l'adhésion des professionnels à ces projets en cours.
Cette initiative s'est inscrite en cohérence avec les conclusions du rapport de Thomas Mesnier sur l'accès aux soins non programmés dans les territoires remis à la ministre des solidarités et de la santé en mai 2018, dont le « schéma cible » visait à inciter les professionnels de santé à faire de l'accueil des soins non programmés une mission prioritaire des CPTS.
Lors de l'examen du texte en séance publique, l'Assemblée nationale est revenue sur cette disposition , en adoptant deux amendements identiques présentés par le rapporteur et auteur de la proposition de loi ainsi que par Justine Benin et des membres du Modem. Afin d'éviter tout blocage dans la création et le fonctionnement des PASI et de prendre en compte la situation des territoires dans lesquels il n'existe pas encore de CPTS, ces amendements ont ouvert la possibilité au directeur général de l'ARS, en l'absence de CPTS déjà constituée, de labelliser un PASI qui pourra ensuite être ultérieurement intégré au projet de santé d'une CPTS .
L' assouplissement a également porté sur l'intégration des PASI soit au PTS soit au projet de santé d'une CPTS, sans subordonner leur création à l'un et l'autre de ces outils.
§ La pratique du tiers payant et l'absence de dépassement d'honoraires
Le troisième critère de labellisation fixé par la proposition de loi, dans sa rédaction adoptée par l'Assemblée nationale, concerne l'accès financier aux soins, avec la pratique du tiers payant sur la partie prise en charge par l'assurance maladie obligatoire et l'absence de dépassement d'honoraires dans l'objectif d'assurer une prise en charge selon les mêmes conditions financières pour les patients que dans les services d'urgence.
En outre, en cas d'orientation du patient vers une autre structure de soins ou un professionnel de santé, le texte prévoit qu'« une information lui est fournie sur la pratique ou non, par l'offreur de soins proposé, du dépassement de ces tarifs et du mécanisme du tiers payant ».
Comme l'avait relevé le rapport du Sénat précité sur les urgences hospitalières, l'absence de pratique du tiers payant dans les maisons médicales de garde (MMG) conduit, a contrario , des patients à privilégier le recours aux urgences, induisant une moindre attractivité de ces structures d'accueil de la permanence des soins ambulatoires.
III. LA POSITION DE LA COMMISSION : SOUTENIR UNE INITIATIVE SOUPLE POUR S'ADAPTER AUX BESOINS DES TERRITOIRES
A. L'INTÉRÊT DES « PASI » : RENFORCER LA VISIBILITÉ ET LA LISIBILITÉ DE L'OFFRE DE SOINS EXISTANTE POUR LES PATIENTS
• Si elle s'attache à un objectif ambitieux d'accès aux soins, vécu avec angoisse par nombre de patients résidant dans des zones médicalement sous-dotées, la proposition de loi apporte, comme le reconnaît son auteur, une contribution modeste. Il s'agit notamment de rendre identifiables des structures qui, pour certaines, existent d'ores et déjà , par exemple dans des établissements, maisons ou centres de santé.
En effet, ainsi que le met en avant l'auteur de la proposition de loi, le modèle des « PASI » s'inspire d'initiatives de terrain .
Lors de son audition, le directeur général de l'ARS d'Auvergne-Rhône-Alpes, le Dr Jean-Yves Grall, a évoqué des conventions passées avec des établissements de santé volontaires pour la création de « centres de soins non programmés », proposant une prise en charge intermédiaire, selon ses propos, « entre le cabinet médical et le service d'urgence ». Ces unités peuvent résulter de la transformation de services d'urgence, soumis de par cette classification à des exigences lourdes (obligation de présence d'urgentistes et de fonctionnement 24 h/24) sans que cela ne corresponde aux besoins avérés des patients qui s'y présentent. Il a cité l'exemple du centre hospitalier de Rumilly, dont le centre de soins non programmés fonctionne en lien avec les urgences de l'hôpital d'Annecy. Le transfert d'une partie du financement des urgences vers le fonds d'intervention régional (FIR) peut accompagner de telles initiatives.
La DGOS a cité l'exemple de l'hôpital de proximité de Lure en région Bourgogne Franche-Comté, où un pôle de santé jouxte l'hôpital et fonctionne en lien avec les professionnels de santé de ville.
Des initiatives similaires sont portées par des professionnels libéraux , comme c'est le cas en région Grand Est.
|
Les centres de soins non programmés en région Grand Est D'après les indications présentées sur le site de l'ARS Grand Est 15 ( * ) , quatre centres de soins non programmés accompagnés par l'ARS sont en fonctionnement en juillet 2019, dont trois portés par des médecins libéraux et un adossé à un établissement hospitalier : - le centre médical de soins immédiats d'Essey-lès-Nancy (Meurthe-et-Moselle) ; - l'établissement aubois de soins immédiats - EASI (Aube) ; - la société de consultations inopinées de l'Aube - SCIA (Aube) - le centre hospitalier de soins non programmés de Thann, adossé au groupe hospitalier de la région de Mulhouse Sud-Alsace (Haut-Rhin). Ciblées sur des territoires connaissant une saturation hospitalière des services d'urgence et une offre ambulatoire insuffisante , ces structures doivent remplir les conditions de fonctionnement minimales suivantes : - mutualisation de plages horaires dédiées entre professionnels pour assurer une continuité d'ouverture à minima de 8 h à 20 h du lundi au vendredi, et de 8 h à 12 h le samedi ; - obligation de proposer des tarifs de secteur 1, ainsi que le cas échéant, le tiers payant ; les dépassements d'honoraires ne sont pas autorisés ; - disponibilité d'appareils de biologie et d'imagerie sur place ou par le biais de conventionnement avec des laboratoires et des cabinets de radiologie ; - inscription territoriale en lien étroit avec les professionnels de santé, les Ehpad et les groupements hospitaliers du territoire ; - fonctions de coordination à assurer, notamment avec les médecins traitants des patients ; - possibilité d'accueillir des étudiants en stage pour les familiariser avec les soins non programmés. |
• Pour plusieurs personnes auditionnées par la rapporteure, la proposition de loi est une initiative bienvenue en ce qu'elle offre une reconnaissance attendue à des structures dont le soutien dépend parfois à l'heure actuelle, comme l'ont indiqué les représentants des fédérations hospitalières, du « bon vouloir » des ARS.
Le fonds d'intervention régional devrait rester un levier principal de financement des PASI labellisés afin d'accompagner leur mise en place et soutenir leur fonctionnement (secrétariat, temps de coordination), en complément de la rémunération à l'acte.
Cependant, des financements dédiés pour en consolider le modèle économique pourraient utilement être déployés, en complément de ceux déjà prévus par l'assurance maladie pour les structures d'exercice coordonné ; pour les maisons ou centres de santé, ceux-ci reposent en effet sur des indicateurs de patientèle alors que de telles structures ont vocation à s'inscrire dans une dimension plus large, dite populationnelle.
• La proposition de loi permet, en outre, de rendre ces structures aisément identifiables par les patients, en y apposant une signalétique .
Le directeur général de l'ARS Auvergne-Rhône-Alpes a estimé que cette condition, loin d'être un « gadget », était perçue comme essentielle par les potentiels porteurs de projet dans sa région. Les représentants des fédérations hospitalières ou des maisons ou centres de santé, se sont dits également intéressés par cette possibilité.
Il n'en demeure pas moins que l'introduction, le cas échéant, d'une « croix orange » dans le paysage sanitaire devra s'accompagner d'une communication grand public pour expliquer le positionnement des PASI dans l'offre de soins du territoire et prévenir, ainsi que l'a relevé le Pr Pierre Carli, tout risque de confusion pour les usagers du système de santé. Les représentants de France Assos santé entendus par la rapporteure ont fait très justement remarquer que l'information des patients sur l'offre de soins non programmés disponible est à l'heure actuelle largement insuffisante.
B. DES ÉCUEILS À ÉVITER : UNE DÉMARCHE QUI DOIT IMPÉRATIVEMENT S'INSCRIRE EN COHÉRENCE AVEC LE PROJET DE SANTÉ DU TERRITOIRE
Si l'intérêt d'un label « PASI » est perçu par de nombreux acteurs, la proposition de loi soulève également des réserves voire des réticences qu'il faut entendre pour assurer la réussite de la démarche et l'adhésion des professionnels de santé .
• Un premier écueil serait de véhiculer une approche consumériste du soin , en transformant les PASI, suivant la formule du Dr Pascal Gendry, président de la fédération des maisons et pôles de santé, en « drive » du soin.
À cet égard, la notion de « soins immédiats » a interpelé, au-delà de la rapporteure, plusieurs personnes qu'elle a entendues. Pour autant, d'autres - à l'instar des représentants des usagers - y voient un terme plus parlant pour le grand public que celui de « soins non programmés », qui relève d'un vocabulaire d'initiés et dont la connotation est plutôt négative.
Au-delà des questions de terminologie, la nécessité d'une régulation a été évoquée par plusieurs interlocuteurs pour éviter un effet d'« appel d'air ». Le Dr Luc Duquesnel, président des généralistes de la CSMF a indiqué en effet que, via la régulation médicale aux heures de la PDSA, seuls 25 % des appels donnent lieu à une consultation auprès du médecin de garde, tandis que 56 % des appels traités aboutissent à des conseils ou à la prise d'un rendez-vous programmé auprès du médecin traitant.
Le Pr Pierre Carli a insisté dans le même sens sur la pertinence médicale à trouver pour éviter toute dérive des PASI vers des supermarchés du soin ou des « sous-services d'urgence » qui seraient une source de perte de chance pour les patients. Il a considéré que leur inscription dans les CPTS, comme le propose le texte transmis au Sénat, serait un gage de la pertinence des prises en charge médicales dans le cadre des PASI.
Sans figer à ce stade un modèle unique, ces structures devront s'inscrire en cohérence avec les initiatives de régulation des soins conduites par les professionnels libéraux du territoire, ou dans le cadre du futur numéro unique (le « service d'accès aux soins ») dont les modalités ne sont toutefois pas encore arrêtées.
• Un second écueil, connexe, serait de déstabiliser l'organisation de la prise en charge des soins non programmés mise en place par les acteurs de santé du territoire, en premier lieu par les médecins généralistes qui sont, comme rappelé, les acteurs principaux de ces prises en charge .
Le Dr Claude Leicher, président de la fédération des CPTS, a mis en garde contre une initiative qui pourrait aller à contresens de l'organisation du parcours de soins coordonné et des efforts déployés par les professionnels de santé, notamment dans le cadre des CPTS, pour réguler ces parcours et prendre en charge le patient à bon escient.
Les professionnels de la médecine de ville entendus, et notamment les syndicats de médecins libéraux, se sont montrés unanimes dans ces constats comme dans l'idée d'une intégration impérative des PASI à l'organisation mise en place au niveau d'un territoire afin d'éviter qu'ils ne constituent une « structure en plus » déconnectée des autres acteurs .
Les craintes exprimées rejoignent une observation du député Thomas Mesnier à propos des « centres de soins non programmés » issus de la transformation de services d'urgence, dans le rapport - précité - sur l'accès aux soins non programmés : celui-ci relevait leur « absence d'intégration dans le tissu sanitaire du territoire , ne permettant pas d'inscrire les patients dans un parcours de soins de nature pérenne. (...) Leur existence peut alors inciter les autres médecins avoisinants à se désengager de l'accueil des soins non programmés, accroissant ainsi le décrochage des patients traités par ces centres vis-à-vis d'un parcours de soins structuré. » Il concluait au principe de n'encourager ces structures intermédiaires qu'à partir d'un diagnostic territorial concerté, en l'absence d'offre alternative dans un rayon géographique raisonnable et à condition d'offrir des garanties d'accessibilité financière aux soins : « aucun modèle unique ne saurait être proposé tant la souplesse et l'adaptation aux spécificités territoriales doivent être privilégiées » .
• Si la rapporteure entend les réserves exprimées, elle note cependant que le cadre offert par la proposition de loi est suffisamment souple pour ne pas imposer un schéma unique . Les évolutions apportées au texte par l'Assemblée nationale ont par ailleurs eu pour objectif de marquer la nécessaire articulation des PASI avec les autres acteurs du territoire, en particulier les CPTS qui forment le niveau pertinent d'organisation pour la prise en charge des soins non programmés au niveau d'un territoire .
C'est d'ailleurs ce qu'a souligné Adrien Taquet, secrétaire d'État auprès de la ministre des solidarités et de la santé, lors de l'examen de la proposition de loi en séance publique à l'Assemblée nationale : « prévoir l'inscription du PASI dans un projet de CPTS constitue une garantie essentielle de cette dynamique coopérative entre acteurs et de la cohérence des solutions apportées dans un même territoire » .
Il sera dans tous les cas essentiel que le cahier des charges national sur lequel reposera la labellisation soit souple et simple pour assurer la plasticité du modèle des PASI d'un territoire à l'autre et ne pas imposer un carcan réglementaire qui serait dissuasif pour les porteurs de projets.
En outre, comme l'a relevé la DGOS lors de son audition, l'objectif n'est pas de mailler le territoire en PASI : cet outil, laissé au volontariat des acteurs, pourra ne pas être pertinent partout, en fonction des organisations mises en place.
• La proposition de loi ne constitue pas, enfin, une fin en soi. Cette initiative doit s'inscrire dans un faisceau de mesures visant à accompagner les professionnels de santé à répondre efficacement aux besoins des patients .
À cet égard, la rapporteure attire notamment l'attention sur l'opportunité d'une revalorisation des visites à domicile , y compris par les infirmiers.
Une meilleure prise en compte des compétences des professionnels autres que les médecins reste, en outre, un enjeu majeur pour améliorer la prise en charge des patients dans un contexte de tensions sur la démographie médicale, comme l'ont notamment souligné les syndicats d'infirmiers lors de leur audition.
C. LES PRÉCISIONS ADOPTÉES PAR LA COMMISSION
À l'issue d'un large débat, la commission a adopté la proposition de loi en y apportant, à l'initiative de la rapporteure, des précisions visant à prévenir des écueils relevés .
Elle a adopté l'amendement COM-1 ayant pour double finalité :
- d'une part, de mettre l'accent sur la nécessaire complémentarité des PASI avec l'offre de soins présente au niveau d'un territoire, afin d'éviter tout effet de concurrence entre les acteurs de santé ;
- d'autre part, de sortir d'une approche médico-centrée pour valoriser le rôle essentiel que pourront jouer les professionnels de santé non médecins, notamment les infirmiers ou encore les masseurs-kinésithérapeutes, dans ces structures, en raison de leurs compétences dans la prise en charge des premiers soins. Les PASI pourraient ainsi être des lieux privilégiés de déploiement des protocoles de coopération permettant des délégations de tâches entre professionnels de santé, dans le cadre d'un exercice coordonné.
La commission a adopté, en outre l'amendement COM-2 afin de souligner la nécessaire articulation des PASI avec le parcours de santé, en prévoyant l'information du médecin traitant s'il est extérieur à la structure.
Enfin, elle a adopté l'amendement COM-3 visant à mettre en avant l'initiative première des acteurs du territoire dans la démarche de labellisation d'un PASI.
La commission des affaires sociales a adopté la proposition de loi ainsi modifiée.
EXAMEN EN COMMISSION
___________
Réunie le mercredi 27 mai 2020, sous la présidence de M. Alain Milon, président, la commission examine le rapport de Mme Élisabeth Doineau, rapporteure, sur la proposition de loi (n° 164, 2019-2020) visant à répondre à la demande des patients par la création de Points d'accueil pour soins immédiats.
M. Alain Milon , président . - Nous examinons à présent le rapport de notre collègue Élisabeth Doineau sur la proposition de loi, adoptée par l'Assemblée nationale, visant à répondre à la demande des patients par la création de Points d'accueil pour soins immédiats (PASI).
Mme Élisabeth Doineau , rapporteure . - Le 28 novembre 2019, l'Assemblée nationale a adopté à l'unanimité une proposition de loi de notre collègue député Cyrille Isaac-Sibille proposant la création de PASI.
Cette initiative fait écho à des enjeux que nous connaissons tous : l'accès aux soins - en particulier pour nos concitoyens résidant dans des zones où la démographie médicale est fragile - et l'engorgement des services d'urgence, dont la fréquentation connaît une croissance continue, avec 21,4 millions de passages en 2017, soit un doublement en vingt ans.
Le rapport de 2017 sur les urgences hospitalières de nos collègues Laurence Cohen, Catherine Génisson et René-Paul Savary avait déjà largement analysé ce phénomène. Ces services permettent une prise en charge complète, à toute heure du jour et de la nuit et en un seul lieu, cela sans avance de frais. Ils offrent une réponse à une urgence médicale ressentie que les patients ne trouvent pas toujours auprès des professionnels de ville.
La gestion de l'amont des urgences, par une meilleure prise en charge des soins non programmés, est au coeur des priorités des politiques de structuration des soins ambulatoires. La stratégie Ma Santé 2022, comme le Pacte de refondation des urgences présenté en septembre 2019, s'appuie sur le déploiement de l'exercice coordonné au sein des communautés professionnelles territoriales de santé (CPTS), ou encore sur les structures d'exercice regroupé que sont les centres et les maisons de santé.
Les PASI apportent une pierre à cet édifice. Ils ont vocation à être un outil, parmi d'autres, de prise en charge des soins non programmés, selon un dimensionnement intermédiaire entre le cabinet médical et les urgences. Équipés d'un plateau technique léger - ou organisés avec les autres acteurs pour l'accès à un tel plateau -, offrant un accès à l'imagerie et à des actes de biologie, ils pourraient traiter la petite traumatologie ou des soins relevant de la médecine générale, en sollicitant si nécessaire des expertises, le cas échéant par télémédecine, ou en orientant les patients vers les structures plus adaptées si leur état le requiert.
Les PASI proposeraient le tiers payant et garantiraient l'absence de dépassements tarifaires, afin d'assurer un accès aux soins dans les mêmes conditions financières que les services d'urgence, gage de leur attractivité.
Les PASI ne sont pas une création ex nihilo : ils sont inspirés d'expériences de terrain. L'objectif est ainsi de donner de la visibilité à des structures qui existent déjà, pour aider le patient à se repérer dans un système de soins souvent perçu comme complexe. Le directeur général de l'ARS d'Auvergne-Rhônes-Alpes, par ailleurs auteur en 2015 d'un rapport sur le territorialisation des urgences, a soutenu dans cette région des « centres de soins non programmés » issus de la transformation de services d'urgence. D'autres initiatives sont portées par des médecins de ville, souvent adossées à des maisons ou centres de santé.
La proposition de loi apporte une reconnaissance attendue à de telles structures, en stabilisant leur financement, notamment là où elles ne sont pas soutenues par les agences régionales de santé (ARS). Elle permettra également aux patients de bien les identifier par une signalétique spécifique : l'auteur du texte a proposé une croix orange, à l'instar de la croix rouge des urgences ou de la croix verte des pharmacies.
Lors de son examen par l'Assemblée nationale, le texte a connu d'importantes évolutions. Le principe d'une autorisation aux seuls établissements de santé a été remplacé par celui, plus souple, d'une habilitation délivrée par l'ARS, sur la base d'un cahier des charges national. En outre, les députés ont tenu à renforcer l'articulation des PASI avec les CPTS dont l'une des missions est d'améliorer l'accès aux soins non programmés. Pour ménager une certaine souplesse, les députés ont toutefois prévu une possibilité de labellisation par l'ARS sans attendre la constitution d'une CPTS. En effet, si plus de 530 projets de CPTS sont recensés, une soixantaine seulement a un projet de santé validé et seule une vingtaine a adhéré à l'accord conventionnel.
Au terme des nombreuses auditions que j'ai conduites, j'ai constaté que la proposition de loi est accueillie très positivement par certains, mais qu'elle suscite également des réserves, voire des incompréhensions.
Il ne faudrait pas, au travers des PASI, encourager une approche consumériste du soin. À cet égard, je me suis interrogée sur la notion de soins immédiats, qui pourrait véhiculer l'image d'un drive du soin. Mais ce terme me semble néanmoins plus parlant, pour les patients, que celui de « soins non programmés », qui relève d'un vocabulaire d'initiés.
Au-delà des questions de terminologie, la régulation médicale vers les PASI sera déterminante et devra se faire en cohérence avec les acteurs libéraux dans les territoires, ou dans le cadre du numéro unique ou du service d'accès aux soins annoncé dans le Pacte de refondation des urgences. L'inscription des PASI dans les CPTS permettra de garantir la pertinence médicale de ces structures, à la fois pour ne pas consommer du soin inutile ou à l'inverse retarder une prise en charge relevant de l'urgence. L'information des patients sur l'offre existante, à travers une communication grand public, apparaît comme un indispensable corollaire au texte.
Il ne faudrait pas non plus déstabiliser l'organisation existante dans les territoires, en venant à rebours du parcours de soins ou en semant de la confusion. L'idée n'est nullement d'ajouter un étage au millefeuille. Les PASI doivent s'inscrire dans un projet territorial, comme l'a prévu l'Assemblée nationale, qui articule les PASI avec les CPTS ou les projets territoriaux de santé créés par la loi de juillet 2019.
Il me semble que le cadre général posé par ce texte permet d'assurer la nécessaire plasticité du dispositif pour l'adapter aux réalités de chaque territoire. L'implantation des PASI devra tenir compte des organisations mises en place par les acteurs du territoire pour éviter les situations de concurrence. L'objectif n'est pas de mailler l'ensemble du territoire en PASI. Il ne s'agit pas non plus de créer des services d'urgence au rabais, qui viendraient fragiliser l'accès aux soins.
Les PASI ne résoudront pas les problèmes de démographie médicale. Mais cette initiative, avec son approche centrée sur le patient et son caractère pragmatique, me semble intéressante.
Je vous propose donc d'adopter cette proposition de loi, sous réserve des amendements que je vais vous soumettre, afin de renforcer la cohérence des PASI avec l'offre de soins et le parcours de santé et de réaffirmer l'initiative première des acteurs du territoire dans la démarche de labellisation. Il me semble également important de sortir d'une vision médico-centrée pour prendre en compte le rôle important que peuvent jouer les autres professionnels de santé, notamment les infirmiers et les kinésithérapeutes.
M. Daniel Chasseing . - Je tiens à féliciter notre rapporteure. Dans le cadre de la stratégie Ma Santé 2022, les PASI pourront contribuer à la diminution de 25 % de l'accès aux urgences. Les patients pourraient être adressés au PASI par le service d'accès aux soins, par le médecin régulateur du SAMU, par les pharmacies, par les professionnels paramédicaux ou par un établissement de santé. Il ne s'agit pas d'un service d'urgence bis. Au sein d'une CPTS, les maisons de santé assurant des gardes - même sans plateau technique ou biologique de proximité - pourraient jouer le rôle de PASI à tour de rôle.
Je ne suis pas contre le nom de PASI, mais je crains que la notion de soins immédiats n'évoque trop l'urgence. Ne serait-il pas souhaitable d'utiliser plutôt la notion d'accès aux soins ?
Je suis favorable à cette proposition de loi qui me semble importante pour nos territoires ruraux.
M. Bernard Jomier . - Je remercie notre rapporteure pour le travail effectué. De nombreux rapports ont déjà traité de ce sujet. Depuis l'abandon, par l'ordre des médecins, au début des années 2000, de l'obligation pour les médecins libéraux d'assurer des gardes, des réponses diverses ont émergé sur les territoires : maintien du tour de garde, maison de santé pluriprofessionnelle (MSP), maison médicale de garde, etc. On note un polymorphisme très important des réponses. Mais celles-ci ne sont ni satisfaisantes ni suffisantes au regard de l'engorgement des services d'urgence. La simplicité et la complétude de l'offre des services d'urgence expliquent que les patients se tournent spontanément vers eux. Nous avons déjà évoqué cette question au cours de l'examen de la loi du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé, puis à nouveau lors de l'examen du projet de loi de financement de la sécurité sociale (PLFSS) pour 2020. La réponse à cette question réside-t-elle dans la création d'un nouveau label par l'ARS ? Les PASI ne font pas consensus, comme le souligne le débat autour de leur nom - qui semble accréditer l'idée d'immédiateté, presque de consumérisme.
Alors que débute le Ségur de la santé - et non pas seulement le Ségur de l'hôpital -, nous ne pouvons pas nous contenter d'une petite pierre à l'édifice, nous avons besoin d'une politique claire et beaucoup plus forte sur l'amont des urgences. Cette proposition de loi peut sembler très sympathique, mais elle ne changera rien du tout.
M.
Philippe Mouiller
. - Plutôt que d'ajouter
un outil supplémentaire
- aussi intéressant
soit-il -, analysons et tâchons d'améliorer l'existant. En
outre, quel sera l'impact financier de ce nouveau dispositif ? Une
étude d'impact sur cette dimension a-t-elle été
menée ?
M. Michel Amiel . - Difficile d'être contre un tel outil... Les différences entre nos territoires sont parfois très marquées : en zone rurale, les PASI seront probablement utiles. Mais dans mon territoire, un établissement a été créé par un médecin qui en est à son douzième ou treizième établissement du même type ! On peut parler d' « ubérisation » de la médecine et du développement du consumérisme. Et ce projet a émergé sans concertation avec les médecins traitants, dans un territoire qui n'est pourtant pas en pénurie de médecins. J'ai donc une certaine réticence quant aux PASI, qui ne me semblent pas suffisamment insérés dans le dispositif global. La question du financement risque en outre de créer un effet d'aubaine. Enfin, les PASI ne doivent pas non plus devenir un dispositif permettant de se créer une patientèle, aux dépens des médecins déjà installés : nous avons tous intérêt à travailler dans la même direction et de façon globale.
Je ne suis pas contre le dispositif - surtout dans les zones rurales -, mais je crains que, dans certains territoires, les PASI ne créent plus de difficultés et de tensions qu'ils n'apporteront de solutions.
Mme Véronique Guillotin . - L'intention est louable et il est indispensable de travailler à la prise en charge de ces soins non programmés qui concourent à l'embolisation des urgences. Mais les situations entre territoires sont contrastées, au regard de la permanence des soins : sur certains territoires, des MSP ont été créées - ce sont déjà des PASI en quelque sorte - ; dans d'autres territoires, les professionnels travaillent à la mise en place de leur CPTS qui devrait aussi permettre d'organiser ces soins.
La sémantique est importante : qu'est-ce qu'un soin immédiat ?
J'émets beaucoup de réserves sur cette proposition de loi : non pas sur l'intention, mais je considère qu'il faudrait plutôt travailler avec les organisations existantes et les professionnels de terrain, au lieu de bricoler une nouvelle structure.
M. Gérard Dériot . - J'abonderai dans le sens de mes collègues. La situation est problématique depuis la décision de mettre fin à l'obligation de gardes. Il va falloir multiplier les PASI, car, notamment en milieu rural, ils seront toujours trop loin ! Or le principal problème demeure le nombre insuffisant de professionnels de santé. Dans ma commune rurale, nous n'avons jamais souffert d'être éloignés de plus de 40 kilomètres du premier hôpital : le SAMU peut se déplacer auprès des patients. Je comprends l'intention des auteurs, mais je ne suis pas convaincu des bienfaits concrets de ce texte. Quand j'étais interne, on disait souvent : « il n'y a pas d'urgence, il n'y a que des gens pressés ». Ce qui va continuer à manquer, ce sont les professionnels de santé. Je pense aussi, comme mon collègue Michel Amiel, que ce dispositif peut créer des situations de concurrence délétères.
Mme Michelle Gréaume . - Je remercie notre rapporteure. Je reste perplexe sur l'articulation entre les PASI et l'hôpital. Dans de nombreux territoires, nous manquons de médecins généralistes, de spécialistes ou de matériels. Aller aux urgences, c'est une facilité. Mais les PASI seront un pansement sur une jambe de bois. Il faut d'abord arrêter le mouvement de concentration des hôpitaux et mettre fin aux fermetures d'établissements. Il est temps de reconnaître les erreurs qui ont été faites et de rétropédaler.
Mme Laurence Cohen . - Je tiens à remercier très chaleureusement notre rapporteure : les auditions ont été passionnantes. Son rapport reflète bien les aspects positifs et les doutes qui ont été émis sur le dispositif.
Les auteurs de cette proposition de loi tentent de réorganiser les gardes au niveau du territoire, mais le risque est grand de créer une nouvelle usine à gaz. Je regrette que nous n'ayons pas commencé par analyser ce qui existe déjà sur le terrain. Sur mon territoire, douze structures se sont organisées, avec des médecins libéraux qui font des gardes, en lien avec le conseil de l'ordre et les collectivités. Ce sont ces dernières qui financent le vigile, mettent à disposition des locaux et assurent le paiement des frais d'électricité, etc. Il nous faut procéder à un état des lieux et évaluer pourquoi certaines structures fonctionnent et d'autres pas. Nous connaissons une situation de pénurie de médecins généralistes, mais va-t-on régler ce problème avec les PASI ? Les médecins généralistes, qui ont déjà un carnet de rendez-vous particulièrement lourd, vont-ils accepter un effort supplémentaire pour effectuer des gardes ?
Quid de la question de la continuité des soins ? Quid du rôle des centres de santé ? Je pense qu'il conviendrait de repenser le fonctionnement des centres de santé sur les thèmes de l'amplitude d'ouverture, de l'accès à un plateau technique et du tiers payant. Comment l'ARS, dont l'enveloppe est plus que contrainte, financera-t-elle les PASI ? Je pense aussi aux difficultés que les hôpitaux pourraient rencontrer pour travailler en complémentarité avec ces nouvelles structures.
Les PASI risquent de ne pas répondre aux besoins réels et de ne pas prendre en compte la réalité de ce qui existe aujourd'hui. Nous nous abstiendrons.
M. René-Paul Savary . - Je remercie notre rapporteure d'avoir cité notre rapport. Notre approche était différente, car il s'agissait de traiter des urgences hospitalières.
Si j'étais l'ARS, je serais très intéressé par les PASI, qui me donneraient l'occasion de fermer les services des hôpitaux de proximité et les services mobiles d'urgence et de réanimation (SMUR) en milieu rural. Soyons donc attentifs à ce point.
Notre système actuel est très complexe : les ARS, les groupements hospitaliers de territoire (GHT), les CPTS, les MSP, etc. Si l'on veut réussir, notamment dans le cadre du Ségur, il faut repartir du terrain et faire moins d'administration : moins de barreurs, plus de rameurs ! Si nous sortons de ce carcan administratif à l'hôpital, nous pourrons faire mieux à périmètre financier inchangé.
Mme Florence Lassarade . - Je remercie notre rapporteure. Des structures de type PASI existent dans les pays nordiques. Depuis le plan Ma Santé 2022, la pratique infirmière avancée ne s'est pas encore suffisamment développée. Nous manquons toujours de médecins, d'infirmiers, de kinésithérapeutes. L'offre de soins s'est démultipliée, sans que l'on sache toujours qui est le meilleur interlocuteur. Pendant la crise du Covid-19, la demande médicale s'est effondrée et les cabinets médicaux étaient vides : voilà qui relativise le besoin en soins immédiats ! Mais c'est une catastrophe pour la prise en charge des maladies chroniques.
Concernant les PASI, je considère qu'il vaudrait mieux utiliser et conforter l'existant. Comment les intervenants des PASI seront-ils rémunérés ?
Cette proposition de loi ne me semble pas avoir été préparée correctement.
M. Alain Milon , président . - Je reconnais que j'adhère aux propos de notre collègue Gérard Dériot. Un Ségur s'est ouvert, dans des conditions toutefois compliquées, car nous sommes plus de 300 intervenants potentiels par visioconférence : nous risquons de n'aboutir qu'à un catalogue de demandes.
N'oublions pas que la France consacre aux dépenses de santé une part plus importante de son PIB que les autres pays européens. Et nos résultats sont aussi bons qu'ailleurs - à l'exception peut-être de l'Allemagne -, notamment durant cette crise sanitaire.
Nous avons assisté à une baisse importante du nombre de patients accueillis dans les cabinets médicaux et à une baisse considérable du nombre de patients accueillis dans les services d'urgence, sans augmentation considérable de la mortalité. Une fois la crise derrière nous, il conviendra d'analyser en détail cette situation : pourquoi nos concitoyens ne se sont-ils pas rendus dans les services d'urgence ?
La question du temps que les personnels soignants consacrent aux tâches administratives devra aussi être évoquée au cours de ce Ségur. Les personnels soignants demandent à diminuer ce temps administratif au profit de leur temps médical.
Mme Jocelyne Guidez . - Je remercie notre rapporteure pour ce très intéressant rapport. Les territoires sont différents, c'est pourquoi la réponse à apporter est complexe. Dans ma commune, nous avons une maison de santé, mais pas de médecin de garde : les gens se rendent donc aux urgences de l'hôpital qui se trouvent à dix kilomètres pour de la « bobologie ». Ne faudrait-il pas obliger les médecins de la maison de santé à assurer un tour de garde ?
M. Jean-Marie Vanlerenberghe , rapporteur général . - Je veux souligner que le PASI repose sur le volontariat, qu'il s'inscrit dans les dispositifs déjà existants et qu'il sera utile dans certains territoires. J'entends toutes les réticences, mais, dans mon département, par exemple, nous constatons que nous manquons d'outils pour intervenir immédiatement et soulager les urgences des interventions les plus légères, ce que nous appelons la « bobologie ».
Mme Élisabeth Doineau , rapporteure . - Toutes vos interrogations sont légitimes et je me suis moi-même posé ces questions. C'est pourquoi j'ai organisé de nombreuses auditions. J'ai aussi pris contact avec notre collègue député Cyrille Isaac-Sibille. Sa proposition de loi est née d'une expérience locale, construite avec l'ARS et les médecins de ville, entre l'hôpital de Rumilly et celui d'Annecy. Ce dispositif a totalement répondu aux attentes : il a permis de désengorger en partie les urgences ; il est désormais bien repéré dans le paysage et est très fréquenté ; son financement est assuré par le Fonds d'intervention régional (FIR). Dans d'autres régions comme en Grand Est, des centres de soins non programmés se sont également développés. Il faut de la plasticité pour ce dispositif : il ne doit pas être figé. Tous les types de structuration encouragent aujourd'hui à la prise en charge des soins non programmés, que ce soient les maisons de santé, les centres de santé, etc. Le PASI est un outil, pas une feuille de plus au mille-feuille. Certaines des expériences que vous évoquez sont déjà des embryons de PASI.
La seule opposition entendue au cours de nos auditions est venue des représentants des médecins... Mais j'ajoute que des médecins se sont aussi lancés dans de tels projets.
Il est important que les usagers se repèrent. L'association France Assos Santé a été très enthousiaste à l'égard des PASI et elle considère qu'il manque aujourd'hui une communication sur l'organisation des soins. Il est essentiel que le PASI fasse partie du système général de régulation médicale, afin que des professionnels de santé puissent aiguiller vers le PASI, vers la MSP, ou vers les urgences.
Je crains que les médecins ne soient les seuls à comprendre ce que recouvre la notion de « soins non programmés ». À ce stade, je n'ai pas trouvé de meilleure terminologie que celle de « soins immédiats » et qui soit le reflet du ressenti d'urgence du patient. C'est pourquoi je n'ai pas proposé de modification de l'appellation des PASI.
Certains territoires, notamment celui de notre collègue Daniel Chasseing, sont très avancés dans la structuration des soins - alors même lorsqu'il y a un certain éloignement des plateaux techniques -, en alliant proximité et coordination.
Le PASI ne se télescope pas avec le Ségur. Il ne s'agit pas d'imposer un nouveau maillage du territoire, mais simplement de proposer une labellisation de structures qui existent ou qui souhaitent s'engager dans un tel projet. Cela permettra en outre de mieux les repérer.
Les PASI seront polymorphes, car adossés à un hôpital de proximité, à une clinique, à une MSP, ou à un centre de santé. Je préconise qu'ils respectent un cahier des charges allégé, qui donne un cadre, mais qui permette à chaque territoire de s'organiser comme il l'entend : c'est aux médecins d'organiser la réponse. Les usagers ont besoin de savoir où aller, plutôt qu'aux urgences.
Les réponses que m'a faites la Direction générale de l'offre de soins (DGOS) sont très complètes et documentées ; je les mettrai peut-être en annexe de mon rapport, car vous y trouverez des réponses aux questions que vous m'avez posées.
Quand 20 % des personnes qui se présentent aux urgences embolisent le service et retardent les soins des personnes qui en ont réellement besoin, les compétences des médecins urgentistes ne sont pas bien employées, alors que des médecins généralistes, des infirmiers, des kinésithérapeutes, dans un PASI, pourraient parfaitement assurer la prise en charge des personnes concernées.
Examen des articles
Mme Élisabeth Doineau , rapporteure . - Avec l'amendement COM-1 , je propose que les nouveaux points d'accueil complètent l'offre locale de soins, plutôt que de la concurrencer, mais aussi qu'ils valorisent le rôle des professionnels de santé non médecins, sortant ainsi d'une approche seulement médico-centrée.
L'amendement COM-1 est adopté.
Mme Élisabeth Doineau , rapporteure . - Les représentants des médecins nous ayant alertés du risque que les nouveaux points d'accueil déstabilisent le parcours de soins coordonné, l'amendement COM-2 rend obligatoire l'information du médecin traitant : cela garantira la coordination des soins.
L'amendement COM-2 est adopté.
Mme Élisabeth Doineau , rapporteure . -Les députés ont prévu que les points d'accueil devraient s'inscrire dans un projet territorial de santé ou dans le projet de santé d'une ou plusieurs CPTS, et nos collègues ont précisé que, jusqu'à la constitution d'une telle communauté, le directeur général de l'ARS pourrait prendre l'initiative de labelliser une structure qui serait ultérieurement intégrée au projet de santé de la CPTS. Avec l'amendement COM-3 , je vous propose de garantir que l'initiative revienne bien aux acteurs de santé du territoire, plutôt qu'à l'ARS.
L'amendement COM-3 est adopté.
Mme Pascale Gruny . - Nous allons être plusieurs à ne pas voter cette proposition de loi, non pas que nous serions contre le travail de grande qualité réalisé par Élisabeth Doineau, mais parce que nous voulons éviter d'ajouter des carcans, des obligations. Je ne suis pas une professionnelle de santé, mais je constate la lourdeur des structures, leur complexité pour le patient lui-même. En réalité, il faut remettre à plat l'ensemble du dispositif, c'est un travail de longue haleine, à toutes les échelles territoriales. Les points d'accueil peuvent certes avoir leur utilité ici ou là, mais cette réforme est bien trop partielle. Je m'abstiendrai.
M. Bernard Jomier . - Nous nous abstiendrons sur ce texte, pour en débattre en séance.
Mme Véronique Guillotin . - Je m'abstiendrai, pour la même raison.
La proposition de loi est adoptée dans la rédaction issue des travaux de la commission.
Tableau des sorts
|
Auteur |
N° |
Objet |
Sort
|
|
Article unique |
|||
|
Mme DOINEAU |
COM.1 |
Inscription des PASI en cohérence avec l'offre de soins du territoire et valorisation du rôle des professionnels non médecins |
Adopté |
|
Mme DOINEAU |
COM.2 |
Information obligatoire du médecin traitant |
Adopté |
|
Mme DOINEAU |
COM.3 |
Mise en avant de l'initiative première des acteurs de santé dans la démarche de labellisation |
Adopté |
RÈGLES RELATIVES À
L'APPLICATION DE L'ARTICLE 45
DE LA CONSTITUTION ET DE L'ARTICLE 44 BIS,
ALINÉA 3,
DU RÈGLEMENT DU SÉNAT
(« CAVALIERS »)
Si le premier alinéa de l'article 45 de la Constitution, depuis la révision du 23 juillet 2008, dispose que « tout amendement est recevable en première lecture dès lors qu'il présente un lien, même indirect, avec le texte déposé ou transmis », le Conseil constitutionnel estime que cette mention a eu pour effet de consolider, dans la Constitution, sa jurisprudence antérieure, reposant en particulier sur « la nécessité pour un amendement de ne pas être dépourvu de tout lien avec l'objet du texte déposé sur le bureau de la première assemblée saisie » 16 ( * ) .
De jurisprudence constante et en dépit de la mention du texte « transmis » dans la Constitution, le Conseil constitutionnel apprécie ainsi l'existence du lien par rapport au contenu précis des dispositions du texte initial, déposé sur le bureau de la première assemblée saisie 17 ( * ) . Pour les lois ordinaires, le seul critère d'analyse est le lien matériel entre le texte initial et l'amendement, la modification de l'intitulé au cours de la navette restant sans effet sur la présence de « cavaliers » dans le texte 18 ( * ) . Pour les lois organiques, le Conseil constitutionnel considère comme un « cavalier » toute disposition organique prise sur un fondement constitutionnel différent de celui sur lequel a été pris le texte initial 19 ( * ) .
En application des articles 17 bis et 44 bis du Règlement du Sénat, il revient à la commission saisie au fond de se prononcer sur les irrecevabilités résultant de l'article 45 de la Constitution, étant précisé que le Conseil constitutionnel les soulève d'office lorsqu'il est saisi d'un texte de loi avant sa promulgation.
En application du vademecum sur l'application des irrecevabilités au titre de l'article 45 de la Constitution, adopté par la Conférence des Présidents le 20 mars 2019, la commission des affaires sociales a arrêté, lors de sa réunion du mercredi 27 mai 2020, le périmètre indicatif de la proposition de loi visant à répondre à la demande des patients par la création de Points d'accueil pour soins immédiats.
Elle a considéré que ce périmètre incluait des dispositions relatives :
- à la définition de l'accueil pour soins immédiats ;
- aux modalités d'autorisation, de labellisation, d'organisation ou de fonctionnement des structures dénommées « Points d'accueil pour soins immédiats » ;
- à l'articulation de ces structures avec les autres acteurs de santé du territoire.
En revanche, la commission a estimé que ne présentaient pas de lien, même indirect, avec le texte déposé , des amendements relatifs :
- au fonctionnement des services hospitaliers d'urgence ;
- à la régulation et au fonctionnement des services d'aide médicale d'urgence ;
- aux règles générales de fonctionnement du service public hospitalier ;
- aux dispositions générales relatives à l'organisation territoriale de la santé, notamment la définition et les modalités générales d'organisation des communautés professionnelles territoriales de santé ;
- à la définition et à l'organisation des compétences des professions de santé ;
- à l'organisation du parcours de soins et de la permanence des soins ambulatoires ;
- à la démographie médicale et aux mesures de régulation des installations de professionnels libéraux sur le territoire ;
- aux principes généraux liés à pratique du tiers-payant et des dépassements tarifaires.
LISTE
DES PERSONNES ENTENDUES
ET CONTRIBUTION ÉCRITE
___________
• Fédération des communautés professionnelles territoriales de santé
Dr Claude Leicher , président
Rebeca Martin Osuna , secrétaire
Nadine Georget , coordinatrice
• Fédération Française des Maisons et Pôles de santé
Dr Pascal Gendry , président
• Fédération Nationale des Centres de Santé
Dr Hélène Colombani , présidente
• Syndicat des médecins libéraux (SML)
Dr Philippe Vermesch , président
• Confédération des syndicats médicaux de France (CSMF)
Dr Luc Duquesnel , président des Généralistes CSMF
• Fédération des médecins de France (FMF)
Dr Jean-Paul Hamon , président
Dr Corinne Le Sauder
• Syndicat des Médecins généralistes
Dr Jacques Battistoni , président
Dr Agnès Giannotti , vice-présidente
• Le Bloc
Dr Philippe Cuq , président de l'Union des chirurgiens de France, co-président de Le Bloc
Dr François Honorat , président de l'AAL (syndicat de médecins anesthésistes réanimateurs libéraux), co-président de Le Bloc
• Agence régionale de santé Auvergne-Rhône-Alpes
Dr Jean-Yves Grall , directeur général
• Fédération hospitalière de France (FHF)
Alexandre Mokédé , responsable du pôle Offre de Soins
• Fédération de l'hospitalisation privée (FHP)
Christine Schibler , déléguée générale
Béatrice Noëllec , directrice Relations institutionnelles et veille sociétale
• Fédération des établissements hospitaliers et d'aide à la personne privés non lucratifs (Fehap)
Antoine Perrin , directeur général
François Moro , directeur adjoint de l'offre de soins et de la coordination des parcours de santé
Dr Anne Lecoq , conseiller médical
• Convergence infirmière
Ghislaine Sicre , présidente
Judicaël Feigueux , trésorier adjoint
• Fédération nationale des infirmiers (FNI)
Daniel Guillerm , président
• Syndicat national des infirmières et infirmiers libéraux (SNIIL)
Catherine Kirnidis , présidente
John Pinte , vice-président
• Caisse nationale de l'assurance maladie (CNAM)
Delphine Champetier , directrice de l'offre de soins
• Conseil national de l'urgence hospitalière
Pr Pierre Carli , président
• Direction générale de l'offre de soins - Ministère de la santé
Sylvie Escalon , sous-directrice de la régulation de l'offre de soins
Dr Sophie Augros , conseillère médicale Soins primaires et professions libérales auprès de la directrice générale
Carole Merle , adjointe à la cheffe de bureau premier recours (R2)
Nathalie Schneider , chargée de mission au bureau R2
• France Assos Santé (les usagers du système de santé)
Claude Rambaud , vice-présidente
Alexis Vervialle , conseiller technique offre de soins
CONTRIBUTION ÉCRITE
• Syndicat national des jeunes médecins généralistes (SNJMG)
Dr Julien Aron , chargé de mission
LA LOI EN CONSTRUCTION
Pour naviguer dans les rédactions successives du texte, visualiser les apports de chaque assemblée, comprendre les impacts sur le droit en vigueur, le tableau synoptique de la loi en construction est disponible sur le site du Sénat à l'adresse suivante :
https://www.senat.fr/dossier-legislatif/ppl19-164.html
* 1 Drees, Panorama des établissements de santé, édition 2019.
* 2 « Les urgences hospitalières : des services toujours trop sollicités », Cour des comptes, rapport public annuel 2019.
* 3 « Les urgences hospitalières, miroir des dysfonctionnements de notre système de santé », rapport d'information n° 685 (2016-2017) de Laurence Cohen, Catherine Génisson et René-Paul Savary, fait au nom de la commission des affaires sociales, Sénat, 26 juillet 2017.
* 4 Loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019 (art. 43).
* 5 « Assurer le premier accès aux soins. Organiser les soins non programmés dans les territoires ».
* 6 Drees, « Études et résultats », n° 1138, janvier 2020. Cette enquête est fondée sur un panel d'observation des pratiques et conditions d'exercice en médecine générale (les soins non programmés ne faisant pas l'objet d'une traçabilité dans les systèmes d'information de l'assurance maladie).
* 7 La majoration est de 15 euros pour la prise en charge par le médecin traitant d'un de ses patients à la suite d'une demande du centre de régulation médicale des urgences, et de 15 euros pour les médecins correspondants recevant sous 48 heures un patient adressé par son médecin traitant, lequel bénéficie alors d'une majoration de 5 euros.
* 8 Accord conventionnel interprofessionnel relatif aux structures de santé pluriprofessionnelles.
* 9 Accord conventionnel interprofessionnel en faveur du développement de l'exercice coordonné et du déploiement des CPTS.
* 10 Exposé des motifs de la proposition de loi.
* 11 Plus précisément ce nouveau chapitre « Accueil pour soins immédiats » est inséré au sein du Livre III de la sixième partie de ce code, portant sur l'aide médicale urgente, la permanence des soins, les transports sanitaires, la télésanté et les autres services de santé.
* 12 Rapport établi par Cyrille Isaac-Sibille, n° 2428, Assemblée nationale, 22 novembre 2019.
* 13 Cf. article L. 1434-10 du code de la santé publique.
* 14 Décret n° 2020-229 du 9 mars 2020.
* 15 https://www.grand-est.ars.sante.fr/centres-de-soins-non-programmes-en-grand-est-mieux-repondre-aux-besoins-de-soins-urgents
* 16 Cf. commentaire de la décision n° 2010-617 DC du 9 novembre 2010 - Loi portant réforme des retraites.
* 17 Cf. par exemple les décisions n° 2015-719 DC du 13 août 2015 - Loi portant adaptation de la procédure pénale au droit de l'Union européenne et n° 2016-738 DC du 10 novembre 2016 - Loi visant à renforcer la liberté, l'indépendance et le pluralisme des médias.
* 18 Décision n° 2007-546 DC du 25 janvier 2007 - Loi ratifiant l'ordonnance n° 2005-1040 du 26 août 2005 relative à l'organisation de certaines professions de santé et à la répression de l'usurpation de titres et de l'exercice illégal de ces professions et modifiant le code de la santé publique.
* 19 Décision n° 2011-637 DC du 28 juillet 2011 - Loi organique relative au fonctionnement des institutions de la Polynésie française, confirmée par les décisions n° 2016-732 DC du 28 juillet 2016 - Loi organique relative aux garanties statutaires, aux obligations déontologiques et au recrutement des magistrats ainsi qu'au Conseil supérieur de la magistrature, et n° 2017-753 DC du 8 septembre 2017 - Loi organique pour la confiance dans la vie politique.