C. LE RENFORCEMENT DU DISPOSITIF DE MAÎTRISE MÉDICALISÉE DES DÉPENSES
1. La régulation des dépenses de médecine de ville
a) Un objectif d'évolution des dépenses sera fixé chaque année par le Parlement
Les dépenses et les recettes prévisionnelles des régimes obligatoires de sécurité sociale seront fixées chaque année par le Parlement. Celui-ci déterminera ainsi les conditions de l'équilibre annuel des régimes d'assurance maladie. Votre rapporteur a toujours souhaité cette intervention du Parlement en amont, pour l'ensemble des branches de la sécurité sociale. Il a déposé à ce titre, au cours de la dernière session parlementaire, une proposition de loi constitutionnelle tendant à renforcer le contrôle du Parlement sur les comptes des régimes obligatoires de sécurité sociale, ainsi que sur les concours de l'État à leur financement.
b) Cet objectif sera décliné par profession de santé et au niveau régional
Sur la base du taux d'évolution des dépenses fixé par le Parlement, les caisses d'assurance maladie et chaque profession de santé négocieront, à l'issue des travaux d'une conférence nationale de santé, le taux d'évolution des dépenses par profession. Ces objectifs seront ensuite déclinés au niveau régional.
Des unions régionales des caisses d'assurance maladie, regroupant les caisses de tous les régimes (régime général, régime agricole, régime des professions indépendantes) veilleront au respect des objectifs notamment en coordonnant et en renforçant les actions du contrôle médical.
c) Des mécanismes garantissant le respect de l'objectif d'évolution des dépenses fixées par le Parlement seront mises en place
En cas d'échec des négociations entre les caisses d'assurance maladie et les professions de santé, il appartiendra au Gouvernement de fixer l'objectif d'évolution des dépenses par secteur de soins et le cas échéant par région, sur la base des taux d'évolution des dépenses de santé fixées par le Parlement.
Par ailleurs, pour chaque profession de santé, si les dépenses constatées sont supérieures à l'objectif fixé, des mécanismes d'ajustement seront mis en oeuvre. Ainsi, pour les médecins, les revalorisations d'honoraires seront désormais conditionnées au respect de l'objectif fixé pour l'année précédente. Elles seront, en outre, temporaires, c'est-à-dire susceptibles d'être remises en cause par l'État si l'objectif de l'année considérée n'est pas respecté.
2. Le développement des instruments de promotion des bonnes pratiques médicales
a) Le renforcement de la formation médicale
La formation initiale des médecins est insuffisante en matière de bonne pratique et de juste prescription. Elle sera considérablement renforcée dans ces domaines. En outre, une place plus importante sera réservée à des enseignements d'économie de la santé.
Dès 1996 un dispositif de formation continue obligatoire sera mis en place, permettant aux médecins en exercice d'actualiser régulièrement leurs connaissances. Ce dispositif constitue un appui indispensable pour une diffusion rapide des bonnes pratiques médicales. Des dispositifs analogues seront également prévus pour les autres professions de santé.
b) L'extension et le renforcement des références médicales opposables
A partir des références de bonnes pratiques, des références médicales opposables sont établies qui identifie les pratiques inutiles ou anormales et peuvent faire l'objet de contrôles et de sanctions par les caisses de sécurité sociale.
Ces références ne couvrent aujourd'hui qu'une partie de l'activité des médecins et n'ont qu'une valeur conventionnelle. Leur dispositif de contrôle est complexe et finalement peu contraignant.
Le Gouvernement a donc décidé, dès 1996 :
- d'étendre le champ des références médicales opposables à l'ensemble de l'activité des médecins et des professions de santé ;
- d'assurer la pérennité des références médicales opposables en l'absence d'accord annuel entre les caisses d'assurance maladie et les représentants des professions de santé en leur donnant une base légale ;
- de simplifier et renforcer le mécanisme de contrôle et de sanctions des références médicales opposables par les caisses d'assurance maladie, afin de le rendre plus efficace.
c) Le codage des actes et des pathologies
Les systèmes d'information existant dans le domaine de la santé ne permettent pas aujourd'hui de connaître la nature de l'activité médicale et les pathologies auxquelles elle se rapporte, les données recueillies étant exclusivement financières.
Pour y remédier, la loi du 4 janvier 1993 a prévu la mise en place d'un système de codage des actes et des pathologies permettant le recueil des informations nécessaires à la connaissance et au suivi des pratiques médicales, qui n'a pas encore été mis en oeuvre à ce jour.
Dès 1996, les dispositions nécessaires à une exploitation effective du codage pour la biologie et le médicament seront prises, grâce au démarrage de la télétransmission entre les caisses d'assurance maladie, les pharmaciens et les laboratoires d'analyse médicale.
Par ailleurs, à partir de 1996 la mise au point d'une nomenclature unique des actes médicaux commune à la médecine de ville et à la médecine hospitalière sera menée à bien. Il en sera de même des travaux nécessaires au codage des pathologies.
3. La réforme de l'offre de soins et la lutte contre les gaspillages
a) La reconversion des médecins vers la prévention
Dès 1996 pour permettre le développement de la médecine de prévention, sera mis en place un dispositif de reconversion des médecins, destiné à faciliter leur reconversion de l'exercice libéral vers la médecine de prévention, en particulier la médecine scolaire et la médecine du travail, ainsi que le propose la Caisse nationale d'assurance maladie.
b) L'expérimentation du passage préalable obligatoire par le généraliste
Aujourd'hui, les malades consultent indifféremment médecins généralistes et spécialistes, voire s'adressent directement à l'hôpital. Ceci empêche la coordination des soins indispensable à une prise en charge sanitaire de qualité.
Il est donc souhaitable d'expérimenter la différenciation des prises en charge : une prise en charge en première intention qui devrait être assurée prioritairement par le médecin généraliste et, s'il y a lieu, lorsque le médecin généraliste le juge utile, une prise en charge en deuxième intention assurée par les médecins spécialistes. Bien entendu, ce dispositif ne concernera pas certains spécialistes "de premier recours", tels que pédiatres, ophtalmologues, gynécologues.
Dès 1996, des dispositifs incitant les patients à s'adresser en première intention au généraliste, grâce à un mécanisme de modulation de la valeur du ticket modérateur, seront expérimentés dans quelques départements.
c) L'expérimentation des réseaux de soins pour la prise en charge en ville des pathologies lourdes
La prise en charge de pathologies lourdes est devenue médicalement possible dans le cadre de la médecine de ville. Mais cela exige une forte coordination des professionnels de santé et des structures de soins concernées, qui n'existe que trop peu aujourd'hui.
Dès 1996, seront expérimentés dans quelques départements, des dispositifs de prise en charge des pathologies lourdes (cancer, sida...) par des réseaux de soins coordonnés avec l'hôpital. L'expérimentation portera notamment sur les formes d'exercice, d'organisation et de rémunération forfaitaire susceptibles de favoriser le développement de ce type de prise en charge.
d) La généralisation du carnet de suivi médical
La loi du 4 janvier 1993 prévoit une généralisation progressive à l'ensemble de la population du dossier médical, tenu par le médecin, et du carnet médical de suivi, conservé par chaque assuré. Dans une première étape, engagée en 1995 mais qui a pris du retard, il a été prévu que ce dispositif s'applique aux personnes âgées de plus de 70 ans et atteintes de deux maladies au moins.
A partir de 1996, le carnet de suivi médical sera progressivement généralisé à l'ensemble de la population.
e) La lutte contre les gaspillages et les abus
Quatre types de mesures visant à lutter contre le gaspillage et les abus seront mis en oeuvre :
- le développement des médicaments génériques, c'est-à-dire des médicaments peu chers parce que leur brevet est tombé dans le domaine public ;
- l'adaptation du conditionnement des médicaments afin que ne soient délivrée que la quantité de médicaments nécessaires au traitement ;
- la mise en place d'une photo sur les cartes d'assurés sociaux ;
- le paiement d'avance, hors urgence, de leurs frais d'hospitalisation par les étrangers non résidents.
Votre rapporteur approuve particulièrement ces deux dernières mesures, qui lui paraissent de bon sens et susceptibles de mettre un terme à certains des abus les plus criants.
Les dettes des régimes de sécurité sociale étrangers envers le régime général français au titre de l'assurance maladie
Votre rapporteur souhaitait depuis longtemps obtenir des informations précises sur les créances d'assurance maladie détenues par la France sur les États étrangers, y compris les États non membres de l'Espace économique européen. La réponse qui lui a été enfin apportée cette année fournit des éléments d'information intéressants.
1. Les États membres de l'Espace économique européen
Les dettes des régimes étrangers de sécurité sociale vis-à-vis du régime général français correspondent aux prestations en nature d'assurance maladie, maternité ou accident du travail servi aux bénéficiaires de ces régimes en séjour temporaire ou résidant en France. Ces prestations sont servies pour le compte des régimes étrangers en application, pour les États membres de la Communauté européenne et de l'Espace économique européen, des règlements de coordination des régimes nationaux de sécurité sociale (règlements CEE n° 1408/71 et n°°574/72, adoptés sur la base de l'article 51 du traité) et, pour les États non membres, des différentes conventions bilatérales de sécurité sociale passées par la France.
S'agissant des relations intracommunautaires, le tableau ci-dessous indique, pour chaque État membre, le montant des créances françaises introduites au cours des six derniers exercices (1989-1994). Pour chaque exercice, ces créances portent sur les prestations servies au cours de l'année de référence et au cours des années antérieures.
Créances françaises d'assurance maladie sur les États membres de la CEE et de l'EEE introduites au cours des années 1989 à 1994
(en millions de francs)
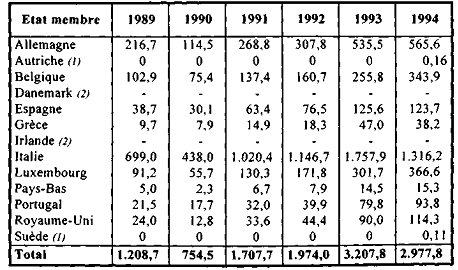
(1) État membre de l'Espace économique européen (EEE) depuis le 1er janvier 1994, date à compter de laquelle les règlements européens de coordination lui sont devenus applicables, et membre de l'Union européenne depuis le 1er janvier 1995
(2) État lié à la France par un accord bilatéral de renonciation réciproque à remboursement.
Toutefois, l'année 1994 fait apparaître une inflexion très sensible du poids relatif de l'Italie, qui passe de 54,8 % en 1993 à 44,2 %, en raison des restrictions apportées par ce pays à l'accès aux soins en France.
-L'augmentation globale des créances françaises s'explique par les trois facteurs suivants :
-l'augmentation importante sur la période du coût des soins de santé en France, surtout des soins hospitaliers ;
-la montée en charge des dispositifs communautaires pour l'Espagne et le Portugal, États membres depuis le 1er janvier 1986 ;
-la réduction des délais d'introduction depuis 1991, qui a gonflé artificiellement les montants annuels, et la dénonciation d'accords de renonciation à remboursements.
Le tableau ci-dessous indique, par État membre et pour la même période, le solde cumulé au 31 décembre des créances restant à régler.
Solde des créances restant à régler au 31 décembre des années 1989 à 1994
(en millions de francs)
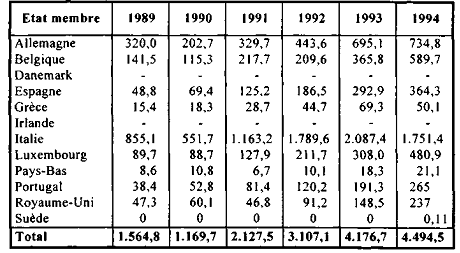
Compte tenu des délais d'introduction, de vérification et de règlement de ces créances, les soldes en fin d'année ne peuvent être qu'importants.
Le gonflement global des soldes sur les quatre derniers exercices est à mettre en relation avec la réduction des délais d'introduction des créances françaises, résultat des améliorations sensibles opérées en la matière par les institutions françaises concernées.
Mais il reste que les procédures de vérification et de règlement des créances sont encore trop lourdes et génèrent des délais d'apurement trop importants. Les autorités françaises s'efforcent d'obtenir, sur le plan bilatéral et/ou sur le plan communautaire, des mesures propres à accélérer le règlement desdites créances. A cet égard, on peut signaler la passation d'un accord avec l'Italie en 1994 pour fixer des modalités complémentaires d'apurement des créances réciproques.
2. Les autres États
En ce qui concerne les États ne relevant pas de l'accord sur l'Espace économique européen, il faut noter que de nombreuses conventions ne comportent pas de dispositions de coordination en matière d'assurance maladie-maternité ou ne comportent que des dispositions beaucoup plus restrictives que celles prévues par les règlements communautaires. De plus, le bénéfice des prestations en nature est souvent limité aux cas de séjour ou de résidence dans le pays d'origine de l'intéressé, ce qui limite la portée de ces accords, pour les soins reçus en France, aux seuls ressortissants français assurés des régimes étrangers concernés.
Les montants en jeu sont par conséquent sans commune mesure avec les montants mentionnés plus haut et, mis à part les relations avec l'Algérie, sont négligeables.
Par ailleurs, du fait que les créances ne sont pas en général déterminées par les organismes de sécurité sociale, mais des commissions mixtes, à l'issue desquelles elles sont introduites et réglées selon les échéanciers arrêtés par ces instances, la présentation de tableaux analogues aux précédents est très difficile et le résultat ne serait pas significatif.
On peut cependant indiquer qu'au cours de l'année 1994, les règlements de créances françaises se sont élevés à 167,5 millions de francs, montant dont 92,7 % correspondaient à des créances sur le régime algérien et 5,8 % à des créances sur le régime autrichien de sécurité sociale. Les dettes autrichiennes remboursées en 1994 l'ont été au titre d'années précédant l'entrée en vigueur du Traité EEE.
La part du régime algérien s'explique par l'existence d'un protocole annexe à la convention de sécurité sociale franco-algérienne permettant aux ressortissants algériens assurés sociaux, travailleurs ou fonctionnaires, de venir recevoir des soins de santé en France, pris en charge par le régime français pour le compte du régime algérien. Celle du régime autrichien s'explique, en outre, par la proximité des deux pays et les flux touristiques, par le fait que la convention bilatérale antérieure était déjà très proche dans ses dispositions des règlements communautaires.
4. La mise en place de la carte santé
Le développement d'un système d'information et de gestion moderne dans le secteur de la santé et de l'assurance maladie suppose la généralisation des échanges informatiques.
C'est l'objet du projet SESAM qui prévoit la disparition progressive de la feuille de soins et son remplacement par un système d'échanges informatiques entre les caisses d'assurance maladie et les professionnels de santé. Ce système sera sécurisé par des cartes d'accès au réseau, carte d'assuré social (VITALE) et carte de professionnel de santé (CPS).
Malgré son importance, ce projet tarde à se mettre en place alors que nos voisins, et notamment l'Allemagne, se sont déjà dotés de dispositifs comparables. Ce processus indispensable à la modernisation de l'organisation de notre système de soins doit donc être accéléré.
Les textes nécessaires seront pris au début de 1996 afin de permettre la généralisation progressive du dispositif à partir de 1997. Dès 1996, la télétransmission démarrera dans les secteurs de la pharmacie et de la biologie de ville. A cette occasion, la vignette sera progressivement supprimée et remplacée par un système de codes barres sur les boîtes de médicaments.







