c) Les catégories de dépenses incluses dans la consommation de soins et biens médicaux
Les catégories de dépenses incluses dans la CSBM, étudiée dans le présent chapitre, sont regroupées en trois ensembles principaux :
- les soins hospitaliers (44,62 % de la CSBM en 2006) ;
- les soins ambulatoires (27,33 %), qui recouvrent les prestations des professionnels de santé (les prestations de transport sanitaire étant comptabilisées à part) ;
- les biens médicaux (26,08%), dont les médicaments (y compris la rétrocession hospitalière) constituent la part la plus importante.
Alors que les deux formulations sont souvent confondues, le périmètre des « soins ambulatoires » des CNS est plus restrictif que celui des « soins de ville » des comptes de l'assurance maladie et de l'ONDAM : les « soins ambulatoires » ne comprennent que les prestations des professionnels de santé et excluent les transports ainsi que les biens médicaux (dont le médicament).
Par ailleurs, la ligne de partage entre soins ambulatoires et soins hospitaliers dans les CNS et donc dans la CSBM est fondée sur le critère de « nature de prestation » ou de « fonction de soins », calquée sur la nomenclature internationale (OCDE, Eurostat et OMS) : elle est différente de celle utilisée dans le reste de la comptabilité nationale et les comptes de la sécurité sociale qui ventilent en fonction du « statut des producteurs de soins ».
Ce découpage par fonction de soins conduit à intégrer les dépenses de consultations externes des hôpitaux et les forfaits versés aux services de soins infirmiers à domicile (SSIAD) dans les soins ambulatoires, alors qu'elles ne sont pas comptabilisées en soins de ville dans les comptes de la sécurité sociale ; à l'inverse, les dépenses d'honoraires des médecins pratiquant en cliniques privées (et les dépassements d'honoraires correspondants) font partie des soins hospitaliers dans les CNS, alors qu'elles sont comptabilisées en soins de ville dans les comptes de la sécurité sociale.
En conséquence, la répartition du financement entre agents économiques diffère pour chacun des deux grands blocs de soins (ambulatoires et hospitaliers) selon qu'on observe les dépenses retracées dans les CNS ou dans les comptes de la sécurité sociale.
d) Les financeurs de la CSBM
(1) La dépense finale
Les CNS ventilent la dépense selon les agents économiques qui en assurent, in fine, le financement direct : ainsi la « dépense finale » de l'AMO et des AMC correspond aux montants des remboursements versés à leurs cotisants (prestations en nature).La dépense finale des ménages est constituée de leurs versements directs, à savoir l'achat de soins et de biens médicaux hors panier remboursable par l'AMO, le paiement de la partie non remboursée par l'AMO ni les AMC des soins et biens remboursables, enfin par les dépenses non présentées au remboursement.
En 2006, la partie non financée par l'AMO ou reste à charge (RAC) ou somme de la dépense finale de la couverture complémentaire et des ménages représentait 23 % de la CSBM (36 Md€ sur 156,6 Md€) ; selon les indications de la DREES, ce reste à charge se décomposait de la manière suivante.
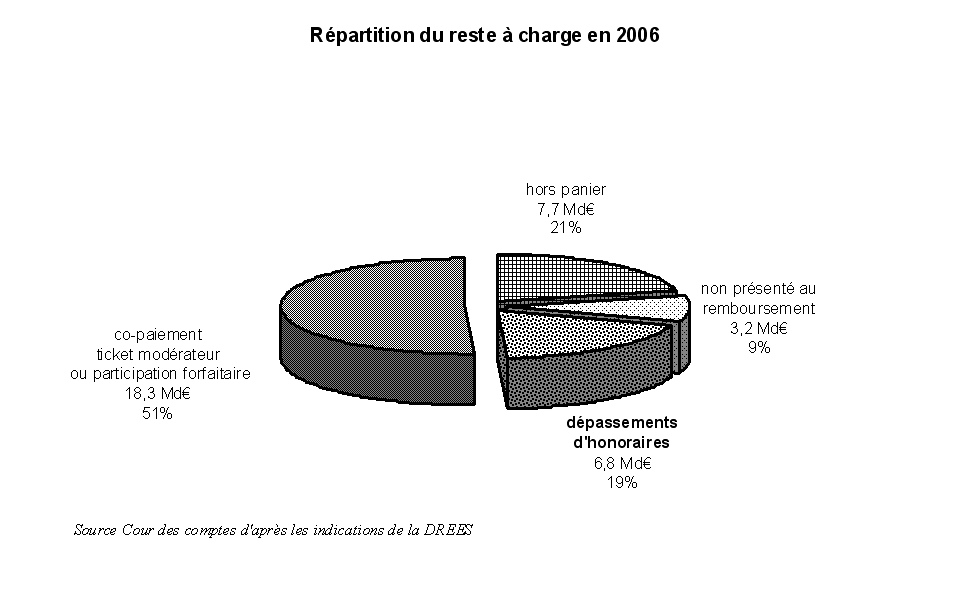
Cette répartition inclut cependant dans les dépenses hors panier de soins remboursables par l'AMO ou dans les dépenses non présentées au remboursement un montant important 6 ( * ) qui s'apparente davantage à la logique des dépassements d'honoraires. Il s'agit des produits de la liste des produits et prestations remboursés (LPPR), mentionnés comme « autres biens médicaux » dans les CNS : leurs tarifs étant libres, une partie est facturée en sus des tarifs opposables sur la base desquels est calculé le remboursement de l'AMO, le TM de ces produits étant de 35 %.

(2) Contribution des AMC et couverture complémentaire
La totalité des dépenses financées par une couverture complémentaire ne se limite pas aux dépenses attribuées aux AMC, puisqu'elle inclut également les dépenses de la CMUC qui ne sont pas isolées en tant que telles dans les CNS : la majeure partie de la CMUC (celle gérée par les organismes de base) se trouve en effet intégrée dans une rubrique disparate intitulée « Etat-CMUC » qui constitue le 4 ème financeur de la CSBM (« Autres » dans la suite du développement). Ainsi, en 2006, les dépenses attribuées aux AMC sont de 20 436 M€ dont 211 M€ de CMUC gérée par les organismes complémentaires (OC), auxquelles s'ajoutent 1 436 M€ de CMUC gérée par les organismes de base. Au total, les remboursements au titre d'une couverture complémentaire représentent donc 21 872 M€ dans les CNS.
En outre, le montant total de 1 647 M€ afférent à la CMUC (211 M€ + 1 436 M€) n'est pas celui qui a été réellement déboursé par les organismes de base ou complémentaires pour rembourser leurs bénéficiaires : il s'agit des paiements dus par le fonds de financement de la CMU, calculés sur la base du forfait par bénéficiaire (85€ par trimestre ou 340 € par an en 2006) multiplié par le nombre de bénéficiaires. On estime qu'en 2005, par exemple, la dépense réelle des CPAM au titre de la CMUC a été supérieure d'environ 120 M€ 7 ( * ) au montant qui lui a été payé par le fonds : ce solde non compensé se trouve de facto intégré dans les dépenses du régime obligatoire.
Conformément à la logique adoptée dans les CNS, à savoir celle de la dépense finale, les remboursements versés au titre d'une couverture complémentaire représentent alors 14 % de la CSBM et non 13%.
* 6 Les informations existantes ne permettent pas d'indiquer un montant exact de cette catégorie de dépassements, mais il est vraisemblablement compris dans une fourchette située entre 3,5 Md€ et 4,5 Md€. Le diagramme retient 3,5 Md€.
* 7 En 2005, le forfait remboursé par le fonds était de 304 € pour une dépense moyenne constatée de 333 € par bénéficiaire pour les organismes de base (caisses primaires d'assurance maladie) et de 316 € par bénéficiaire pour les organismes complémentaires (OC). En multipliant le nombre de bénéficiaires par la dépense non remboursée par le fonds en 2005, on peut estimer la dépense non compensée à 7,6 M€ pour les OC, ce qui demeure très marginal, mais à 120,7 M€ pour les CPAM. Ce montant se trouve de facto inclus dans les dépenses de l'AMO comme s'il s'agissait de prestations obligatoires.







