B. QUELS CHOIX POLITIQUES POUR L'ORGANISATION DES SYSTÈMES SANITAIRES DANS LES PROCHAINES DÉCENNIES ?
1. La gouvernance des outils d'alerte épidémique
a) Le fonctionnement d'un système d'alerte sanitaire
Un système d'alerte sanitaire fonctionne selon le schéma qui fait intervenir trois étapes principales :
- une étape de collecte et d'analyse en continu par les structures de veille/santé publique de signaux pouvant représenter un risque pour la santé publique dans une perspective d'anticipation sinon d'alerte et d'action précoce ;
- une étape de signalement d'un phénomène de santé ou d'exposition à un danger qui nécessite une investigation afin de le valider ou de l'écarter ;
- une étape d'alerte montrant que la situation considérée après investigation et expertise représente une menace potentielle pour la santé publique.
Le recueil des signaux s'effectue à travers différents canaux d'information :
- des systèmes dédiés avec des indicateurs sanitaires ;
- des systèmes de surveillance spécifiques ;
- des systèmes de surveillance syndromiques ;
- des signaux issus de diverses sources : événements ;
- le signalement d'événements de santé inhabituels ;
- des réseaux d'alerte et de surveillance internationaux ;
- la veille scientifique ;
- la veille médiatique et internationale.
Le signalement implique une analyse des signaux et de la menace avec :
- une caractérisation de la menace : fréquence, gravité, potentiel d'extension, populations concernées ;
- une estimation du risque sanitaire : probabilité et impact sanitaire ;
- une interface avec les partenaires nationaux et internationaux (ECDC)
L'alerte et la réponse à l'alerte impliquent :
- des connaissances en lien avec la recherche et les partenaires et des études épidémiologiques ou la mise en place d'une surveillance ;
- des recommandations en matière de contrôle : interface avec les autorités sanitaires, les professionnels de santé et le public ;
- des démarche d'anticipation du risque : plan de préparation à l'émergence (surveillance, mesures de gestion du risque) ;
- une coordination européenne .
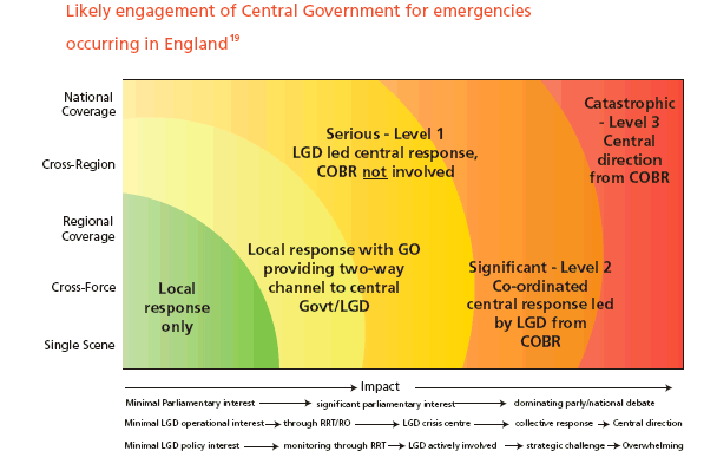
b) L'exemple du Cabinet Office Briefing Room A (COBRA)
Le COBRA est un comité de riposte aux situations de crise et d'urgence intégré dans le Cabinet Office et dépendant directement de l'autorité du Premier ministre. Le COBRA a eu à traiter de sujets aussi sensibles que les attentats terroristes de Londres en juillet 2005. Les membres du comité varient en fonction de la nature des crises à traiter. Le Premier ministre, les ministres responsables (notamment le Home secretary, équivalent du ministre français de l'Intérieur) et certains hauts fonctionnaires de la police assistent régulièrement aux réunions de ce comité de pilotage.
Le gouvernement britannique a défini plusieurs niveaux d'urgence qui conditionnent le recours au COBRA 23 ( * ) :
1) une situation d'urgence considérable ( significant emergency) niveau 1 nécessite une intervention des administrations centrales pilotée par un département ministériel de référence en complément du travail des services d'urgence et des collectivités locales. Ce niveau d'urgence ne nécessite cependant pas une réponse collective et concertée de l'ensemble de l'équipe gouvernementale.
2) une situation d'urgence sérieuse ( serious emergency) niveau 2 constitue une crise dont l'impact est qui nécessite une coordination gouvernementale et interministérielle. La réponse du gouvernement central à ce type de crise est coordonnée par le COBRA et pilotée par un département ministériel de référence.
3) une situation d'urgence catastrophique ( catastrophic emergency ) niveau 3 : il s'agit d'une situation caractérisée par un évènement dont l'impact est exceptionnellement important et qui requiert une gestion immédiate par le gouvernement central. Cela se traduit par une centralisation de la réponse à la crise si les collectivités locales ne peuvent plus faire face à la catastrophe, ou que la mise en oeuvre des pouvoirs d'urgence par le Gouvernement est rendue nécessaire 24 ( * ) .
Dans ce cas de figure, le COBRA devient le lieu de formulation de la réponse à la crise par le gouvernement. Les réunions du comité couvrent les enjeux stratégiques posés par la situation de crise et les membres du COBRA identifient les leviers d'action à disposition du gouvernement et conseille les ministres sur les actions prioritaires à mettre en oeuvre.
Confronté à une forte poussée de fièvre aphteuse dans les élevages en août 2007, le gouvernement britannique a mis en oeuvre une réponse rapide, claire et centralisée avec l'appui du COBRA. Cette culture de la réactivité s'est développée dans la gestion des crises sanitaires après la crise de la vache folle (ESB) survenue à la fin des années 1990.
Dès la confirmation des premiers cas de fièvre aphteuse par les services vétérinaires, le gouvernement britannique a pris la décision de suspendre la circulation des convois de bétail sur l'ensemble du territoire britannique jusqu'à nouvel ordre. A travers des réunions courtes mais régulières, le gouvernement a établi une réponse coordonnée à cette menace sanitaire, valorisant par ailleurs les différents exercices effectués depuis 2001.
|
Source : Cabinet Office, Avril 2010 |
c) Les outils d'alerte épidémique en France
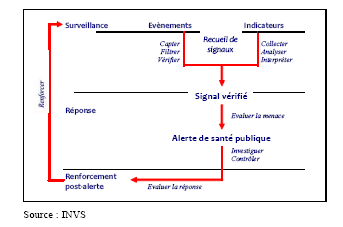
Le déclenchement d'une alerte épidémique est l'aboutissement d'un travail de veille sanitaire structuré en trois étapes a) la réception des signaux 25 ( * ) , b) la validation des signaux , c) l'évaluation de la menace et le déclenchement de l'alerte .
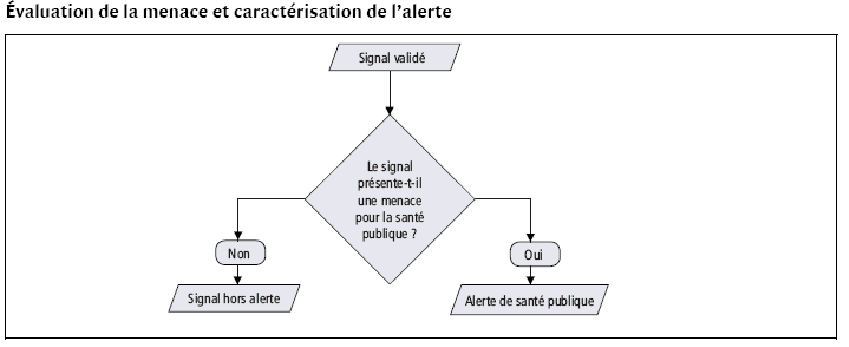
Source : INvS, La veille et l'alerte sanitaire en France, février 2011
Après la confirmation de la menace, l'alerte doit être déclenchée par l'Agence régionale de santé (ARS) auprès des autorités compétentes pour agir. La portée de l'alerte conditionne le niveau de diffusion de l'information. On distingue quatre types d'alerte en fonction de leur portée : régionale, régionale nécessitant une information nationale, régionale nécessitant un appui, nationale.
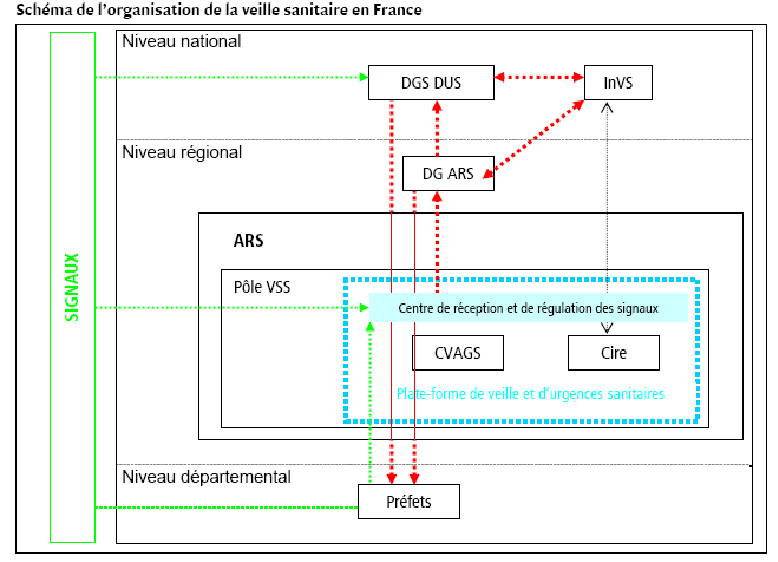
Source : INVS
Le schéma ci-dessus met en lumière les différents acteurs qui prennent part aux actions de veille sanitaire tant au niveau central (Direction générale de la Santé, Institut de Veille Sanitaire), régional (à travers les agences régionales de santé) et département (des préfets). Le présent rapport n'a pas pour but de décrire de façon exhaustive les interactions entre ces différents niveaux de veille sanitaire 26 ( * ) mais d'anticiper ses évolutions futures et sa capacité à faire face aux nouvelles menaces des maladies infectieuses émergentes.
Au moment de la survenance d'une crise et en amont, il est nécessaire que tous les acteurs agissent de concert. Il est nécessaire que ces derniers travaillent ensemble dans la phase de préparation à un risque épidémique durant la période intercrise. Christine Saura de l'Institut de veille sanitaire a insisté sur la nécessité d'anticiper les tendances « lourdes » telles que la rougeole ou la résistance aux antibiotiques mais aussi à détecter les signaux dits faibles et anticiper les émergences dans une démarche prospective (effets du changement climatique, dengue et chikungunya dans le sud de la France). Il apparaît ainsi qu'une collaboration très anticipée est la condition indispensable de la réussite des stratégies de surveillance des maladies infectieuses. Face à des évolutions pouvant être très rapides (exemple du SRAS), le perfectionnement continu des outils épidémiologiques est indispensable .
|
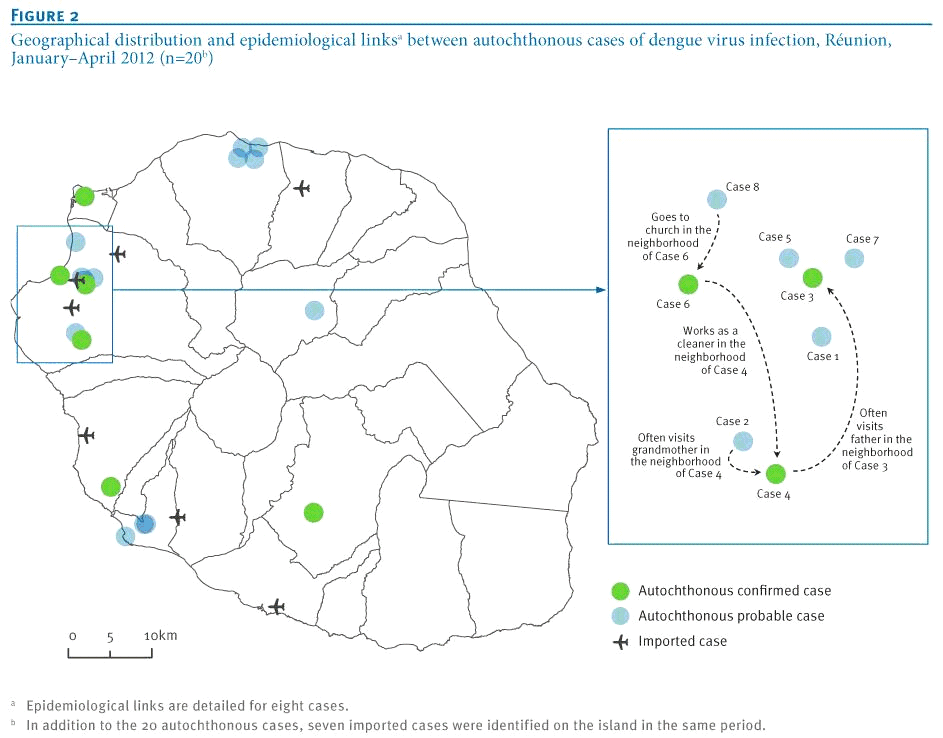
ETUDE DE CAS : LA RÉÉMERGENCE DE LA DENGUE À LA RÉUNION L'ÉPIDÉMIOLOGIE EN ACTION Depuis début 2012, 20 cas d'infections par le virus de la dengue ont été identifiés à la Réunion. Pour autant, les dispositifs de surveillance du virus ont été renforcés au cours de la ces dernières années à la suite du traumatisme causé par l'épidémie de chikungunya en 2005 qui a infecté 266 000 personnes, soit un tiers de la population du département La surveillance épidémiologique est prise en charge par l'Agence Régionale de Santé Océan Indien (notamment pour ses actions de Lutte anti-vectorielle LAV) et en collaboration avec l'Institut de veille sanitaire . Parmi les 20 cas de dengue qui ont été notifiés aux autorités sanitaires depuis le mois de janvier, treize ont été confirmés et sept ont été considérés comme probables. 8 cas ont été détectés dans la partie occidentale de l'île, plus précisément dans la ville de Saint-Paul. Comme en atteste la carte élaborée par l'équipe de chercheurs, les liens épidémiologiques ou géographiques ont été identifiés entre les différents cas, suggérant qu'ils sont reliés à une seule chaîne de transmission. Depuis janvier 2012, les équipes de la Lutte anti-vectorielle (LAV) ont engagé des actions visant à limiter la progression des moustiques vecteurs du virus de la dengue. Ces actions de prévention ont notamment consisté à informer les professionnels de santé sur l'évolution de la menace semaine après semaine. Désormais, les autorités sanitaires ont pour objectif de détecter le plus rapidement possible les nouveaux cas à l'appui de confirmations systématiques des laboratoires , tout en maintenant un lien étroit tant avec les hôpitaux et les médecins traitants qu'avec les laboratoires publics et/ou privés .
|
L'organisation actuelle s'appuie sur des structures de référence par maladie sans véritable coordination de l'ensemble des données. Il s'agit là d'une faille majeure dans la gouvernance du système de surveillance sanitaire français: l'absence d'une base épidémiologique unique . La France n'a pas pris ce virage épidémiologique alors que la Grande-Bretagne dispose quant à elle d'une base de données unique : le General Practice Research Database (GPRD) devenue Clinical Practice Research Datalink depuis le 29 mars 2012.
La nécessité de la création d'une base de données unique d'épidémiologie s'ancre dans des préoccupations plus générales. Car la complexité des mécanismes de surveillance sanitaire paraît peu compatible avec la rapidité qui caractérise l'émergence des nouvelles maladies infectieuses.
d) Quelle gouvernance nationale pour les crises sanitaires majeures ?
Le ministre chargé de la santé est responsable de « l'organisation et de la préparation du système de santé et des moyens sanitaires nécessaires à la connaissance des menace sanitaires graves, à leur prévention, à la protection de la population contre ces dernières, ainsi qu'à la prise en charge des victimes. Il contribue à la planification interministérielle en matière de défense et de sécurité nationale en ce qui concerne son volet sanitaire » (Article L.1142-8 du code de la défense).
Si la crise vient à s'intensifier et à s'étendre à plusieurs secteurs, le Premier ministre peut décider de l'activation d'une cellule interministérielle de crise (CIC) et désigner le ministre chargé de la conduite opérationnelle de la crise 27 ( * ) .
SCHÉMA GOUVERNEMENTAL FRANÇAIS DE CONDUITE DES CRISES
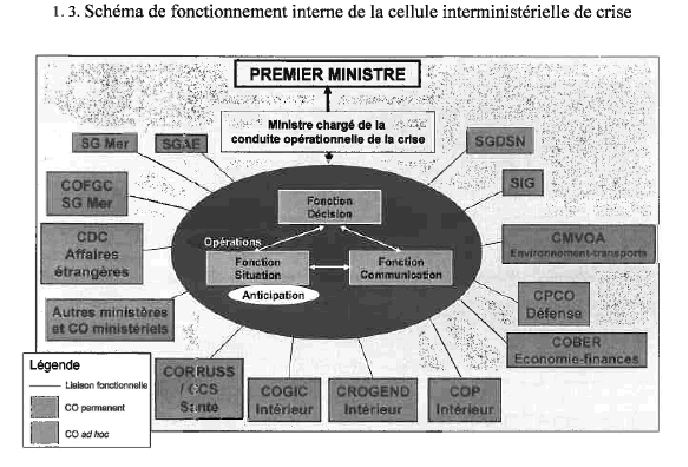
Source : Circulaire du Premier Ministre du 2 janvier 2012
Le CIC est apparu un dispositif incontournable dans la gestion gouvernementale de la crise de grippe A comme en atteste la chronologie suivante :
- 1 er mai 2009 : mise en place de la CIC ;
- 20 octobre 2009 : lancement de la campagne de vaccination dans les établissements de santé ;
- 12 novembre 2009 : ouverture les centres de vaccination ;
- 12 janvier 2010 : autorisation de se faire vacciner auprès des médecins libéraux ;
- 13 janvier 2010 : annonce de la résiliation de 50 millions de doses de vaccin ;
- 21 janvier 2010 : 43ème et dernière réunion de la CIC ;
- 31 janvier 2010 : fermeture des centres de vaccination.
Une prise en compte des enjeux extérieurs des crises majeures s'est développée à travers la mise en place du Centre opérationnel de réception et de régulations des urgences sanitaires et sociales (CORRUSS) rattaché au ministère de la santé. Il s'agit du point focal français de l'Organisation Mondiale de la Santé (OMS) et correspondant national du système européen de surveillance et d'alerte (Early Warning and Response System).
Par ailleurs, un centre de crise sanitaire (CCS) a été inauguré le 5 juin 2012. Il dépend de la direction générale de la santé. Il a pour double objectif la prévention et la gestion des crises sanitaires. En liaison avec les Agences régionales de santé (ARS), les centres opérationnels des autres ministères et institutions concernées, il anticipe les différentes hypothèses probables, il coordonne la réponse sanitaire et il assure la gestion des situations d'urgences sanitaires (épidémies, canicule, accidents, etc.).
2. L'adaptation des systèmes sanitaires
a) Le renforcement des systèmes sanitaires des pays du Sud
Les pathogènes défient les frontières géographiques et les insuffisances des systèmes des sanitaires peuvent menacer la sécurité sanitaire mondiale . A titre d'exemple, la République Démocratique du Congo, qui est grande comme sept fois la France et qui couvre un des bassins de biodiversité et de faune sauvage les plus importants de la planète, peine à faire face à une réémergence de la peste et du choléra. La RDC pâtit aussi du faible niveau de surveillance épidémiologique du fait de l'insuffisance des outils à la disposition des chercheurs.
|
|
L'université de Kinshasa (République démocratique du Congo)
Les obstacles sont bien connus et sont les mêmes dans la plupart des pays du Sud :
- faible niveau de surveillance (biologique) ;
- absence d'une vision prospective à l'échelle globale ;
- rigidité dans les changements de paradigme ;
- rareté des financements ;
- difficultés d'accès géographique .
(1) Les ressources humaines
Pourtant les ressources humaines existent . Le dévouement des infirmiers, infirmières et médecins est immense. Les efforts financiers des pays du Nord doivent se poursuivre. Il en va de leur propre santé publique.
Mais les pays émergents sont aussi confrontés à une véritable crise de ces ressources humaines qui s'explique par le manque de performance des administrations publiques. Le maintien du personnel de santé dans des conditions opérationnelles a été également directement remis en cause par l'application des politiques d'ajustements structurels de la Banque mondiale à la fin des années 1970 et au début des années 1980 dans les pays d'Afrique subsaharienne.
PÉNURIE D'INFIRMIÈRES EN AFRIQUE ET EN EUROPE
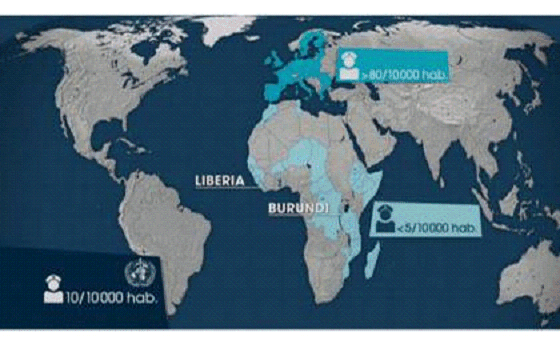
Source : Arte, Le dessous des cartes, 2009
Cette désorganisation des personnels de santé se double d'un phénomène de « brain drain » des médecins et surtout des infirmiers (fuite des cerveaux) qui font le choix personnel et professionnel de l'émigration. Pour contenir cet exode médical, on devrait encourager le développement du secteur privé afin d'assurer la formation et la rémunération de certains professionnels de santé.
TAUX D'EXPATRIATION DES INFIRMIÈRES AFRICAINES
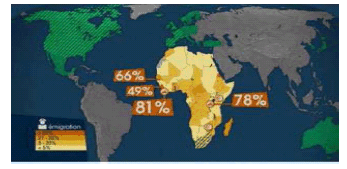
Source : Arte, Le dessous des cartes, 2009
(2) La logistique
Si les sommes mobilisées sont considérables (Fondation Gates, Unitaid), les résultats n'ont pas toujours été à la hauteur des ambitions des donateurs. Le docteur Da Silva indique que « l'intendance n'a pas suivi ». L'existence de failles dans la chaîne d'approvisionnement des vaccins et des médicaments financés par ces organismes diminue considérablement la portée pratique de ces actions . Faute d'une gestion efficace par les administrations des pays bénéficiaires, une quantité importante d'aide est perdue du fait de ces dysfonctionnements logistiques.
Pour remédier à cette situation, des concessions de distribution des médicaments ont été conclues entre le Programme des Nations Unies pour le Développement (PNUD) et le groupe BOLLORÉ, qui est très présent dans la logistique en Afrique sub-saharienne. Le groupe Bolloré assure par exemple la majeure partie de la gestion logistique des médicaments, des moustiquaires imprégnées, des rétroviraux en République démocratique du Congo.
Les travaux de partenariats public-privé dans ce domaine tout comme la formation de logisticiens, notamment par l'Agence de Médecine Préventive, doivent permettre d'optimiser la distribution des produits de santé aux populations menacées.
(3) La veille sanitaire
L'Afrique subsaharienne est confrontée à d'énormes problèmes de suivi des pathogènes du fait du caractère inexistant ou embryonnaire des réseaux de veille épidémiologique . Les rigidités de l'administration centrale couplées à la faiblesse institutionnelle des ministères en charge de la santé contribuent à pérenniser ce statu quo.
La plupart des ministères de la santé n'ont pas mis en place un réseau épidémiologique (chercheurs, universités, laboratoires, hôpitaux) capable d'identifier rapidement les menaces infectieuses. Pour autant, des embryons de veille épidémiologique parviennent à se mettre en place comme en témoignent les activités de l'Institut national de recherche biomédicale en République démocratique du Congo.

(Centre d'urgence sanitaire, Mali, OMS)
Un réseau de coopération et d'échanges de données pourrait se développer à travers des échanges de pratiques entre « veilleurs du Nord » et « veilleurs du Sud » afin de mettre en place un suivi épidémiologique. La veille sanitaire est sans nul doute un champ privilégié de la coopération Nord-Sud (en particulier pour les coopérations décentralisées) qui doit aller au-delà d'une simple assistance technique et s'étendre à des missions de conseil et d'échanges de bonnes pratiques.
L'Agence de Médecine Préventive a ainsi mis en place un laboratoire mobile de microbiologie qui a vocation à aider les pays à renforcer la surveillance des maladies et la riposte aux flambées épidémiques dans les régions isolées.
Les Etats-Unis ont engagé une veille stratégique sur les menaces des maladies infectieuses à travers des relais du CDC ( Centre for Diseases Prevention and Control ), l'Agence Fédérale de santé qui s'apparente à un organisme paramilitaire en liaison avec la Navy. Le gouvernement américain a notamment mis en place un Epidemic Intelligence Service (EIS) ce qui témoigne du caractère résolument stratégique des actions de contrôle des menaces épidémiques dans les pays du Sud.
Le docteur da Silva mentionne également la contrepartie économique de l'aide apportée aux pays du Sud par les grandes puissances : obtenir des souches qui ont vocation à être brevetées par les laboratoires nationaux.
b) La coopération internationale
(1) Le cadre juridique et technique favorable de l'OMS
|
|
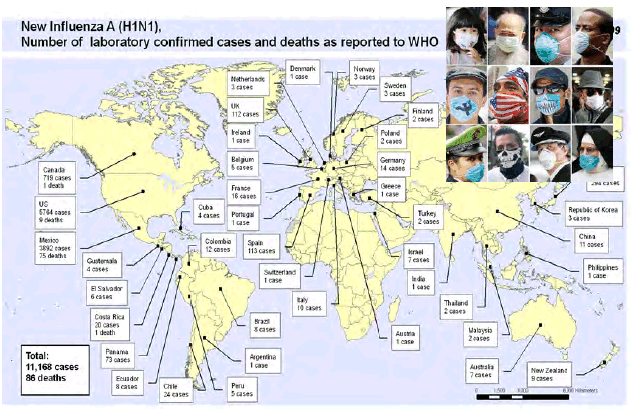
La coopération internationale est évidemment essentielle . L'exemple de la diffusion mondiale du virus A(H1N1) prouve a fortiori la nécessité de contribuer par tous les moyens au renforcement de cette coopération. La carte suivante établie par l'OMS indique les nombres de cas confirmés en laboratoire et le nombre de morts. On constate que le virus a été détecté dans 42 pays.
Source : OMS
La coopération internationale est structurée par le rôle-pivot de l'Organisation mondiale de la santé (OMS) qui contribue à mettre en place un réseau international de veille épidémiologique. Ce processus de coopération s'est intensifié depuis l'entrée en vigueur du nouveau règlement sanitaire international (2005) le 15 juin 2007. Cet instrument juridique a force obligatoire pour 194 pays , et notamment pour les pays membres de l'Organisation mondiale de la santé.
|
LES NOUVELLES OBLIGATIONS IMPOSÉES AUX ETATS
SIGNATAIRES
- désigner un point focal national (PFN) chargé en permanence des échanges d'informations avec l'OMS - évaluer les évènements de santé publique susceptibles de constituer une urgence de santé publique de portée internationale et les notifier à l'OMS - répondre aux demandes de l'OMS en matière de santé publique - renforcer les capacités de surveillance et surveiller les points d'entrée - renforcer puis maintenir les capacités de détection, d'évaluation et de réponse aux évènements de santé publique |
(2) La coopération européenne
Les institutions communautaires n'ont qu'un rôle subsidiaire à l'heure actuelle dans la protection de la santé des populations mais qui se renforce avec le temps. Le professeur Anne-Marie Moulin a invité conjointement scientifiques et politiques à « réfléchir collectivement sur ces abandons nécessaires de souveraineté » en mettant en avant la pertinence du niveau communautaire pour faire face à certaines pandémies.
Pour autant, l'Europe dispose d'un système d'alerte précoce et de réaction (ERWS) a été mis en place en 1999 pour avertir les Etats-membres, la Commission de l'apparition de nouvelles émergences susceptibles de donner lieu à une réponse communautaire coordonnée. En outre, un réseau communautaire de surveillance des maladies transmissibles a été mis en place le 26 octobre 2001 par la DG SANCO et le Conseil des ministres de la Santé piloté par un « Comité de sécurité sanitaire ». Ce dispositif s'appuie sur les activités de surveillance conduite par les Etats-membres et porte sur une quarantaine de maladies transmissibles. Il est composé des représentants de tous les Etats-membres et est chargé de faciliter la communication rapide en cas de crise, l'échange d'informations sur les menaces microbiennes ainsi que de coordonner les réponses sur le plan sanitaire.
Par ailleurs, la surveillance s'est trouvée renforcée par la création du Centre européen de prévention et de contrôle des maladies (ECDC) en avril 2005 qui est chargé de récolter les données et coordonne l'évaluation des risques liés aux maladies infectieuses.
c) Le système français
L'organisation administrative sanitaire en France apparaît peu compatible avec le développement d'une culture de la réactivité en amont des émergences futures. Les nombreux acteurs impliqués dans l'anticipation des futures pandémies s'inscrivent parfois plus dans une logique de concurrence que dans une dynamique de coopération entre acteurs du système de santé. De plus il manque souvent cette relation de confiance avec les professionnels de santé qui permet la réussite d'une action collective.
(1) Les médecins : des acteurs de santé publique à part entière
Le renforcement de la démarche collective de santé publique serait vain sans l'association accrue des médecins .
Aux Etats-Unis, la common law ne fait aux praticiens aucune obligation de porter secours aux blessés et aux malades dans les situations d'urgence. En 1847, le premier code de déontologie publié par l'American Medical Association reconnaissait la « responsabilité » du médecin en cas d'urgence, mais ce langage a disparu des codes dans les années 1950. Les obligations des praticiens en matière de santé publique ont été progressivement oblitérées, et les médecins eux-mêmes poussés à méconnaître leur devoir civique pour ne penser censément qu'au bien-être de leur patient. Un tel système aboutit à cette absurdité que, toute l'obligation de porter assistance reposant sur les frêles épaules des seules infirmières, ce sont les moins préparés techniquement qui devront faire face aux urgences les plus complexes.
En France, l'organisation des médecins généralistes 28 ( * ) en amont pour prévenir les risques infectieux demeure encore parcellaire . Or, le médecin devrait être avant tout considéré comme « un acteur communautaire de santé publique », qui se définit et qui est perçu de manière plus large qu'un prescripteur comme le propose Françoise Weber, directrice générale de l'INvS.
En outre, il faudrait valoriser la participation des médecins traitants à la veille sanitaire afin de renforcer sa position d'acteur de santé publique et ainsi constituer un contrepoint à une communication de masse de plus en plus rejetée par le public. Il s'agit enfin de constituer des réseaux de médecins généralistes de terrain (sur le modèle de la réserve sanitaire) selon un maillage territorial défini. Ces réseaux de médecins constitueraient une tête de pont de professionnels de santé prêts à réagir et à coordonner leurs confrères en cas d'émergences infectieuses
Le professeur Catherine Leport propose notamment d'intégrer davantage la santé publique dans le cursus des médecins dont la formation repose sur la relation singulière entre le patient et le médecin. L'apport principal de cette réforme de la formation des médecins serait de sensibiliser les futurs praticiens à leur rôle d'acteur de santé publique .
Ces réflexions font naturellement suite à la pandémie de grippe A/H1N1 qui s'est caractérisée par une attitude de défiance entre le ministère de la Santé et les médecins traitants quant à leur participation à la vaccination de la population. Ce rôle d'acteur a été renforcé par le contrat d'amélioration des pratiques individuelles (CAPI) que signent les médecins et qui les engage à remplir un certain nombre de tâches de santé publique.
(2) Le renforcement et la convergence de réseaux de surveillance épidémiologique
Il apparaît tout d'abord nécessaire de renforcer les réseaux de surveillance et d'alerte mutualisés à l'instar du réseau des GROG (Groupes régionaux d'observation de la grippe) afin de disposer d'une connaissance précoce de l'arrivée d'une épidémie et ainsi limiter son impact sur le système de soin (désorganisation de la prise en charge à l'hôpital, ruptures de stocks médicamenteux).
Ces réseaux permanents reposent sur des vigies (les médecins et les pharmaciens) qui mettent à disposition les données des autorités de veille sanitaire (INvS) dans le cadre du réseau national de santé publique. Une convergence renforcée des réseaux d'observation devrait être recherchée notamment entre le réseau Sentinelles (qui regroupe 1300 médecins généralistes libéraux) et les GROG.
(3) Le réaménagement de l'architecture des agences sanitaires
Les agences sanitaires forment l'assise de la décision publique en matière de santé publique. Pour autant, une réflexion sur l'architecture générale pourrait être engagée afin d'assurer une meilleure efficacité du système global , notamment dans l'optique d'une meilleure réponse apportée aux populations dans les situations d'émergence épidémique.
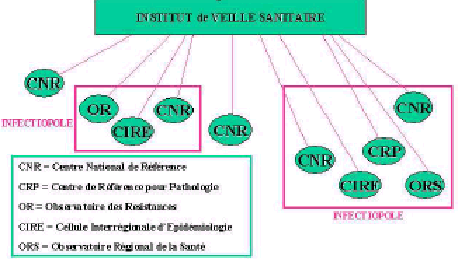
Source : Pr. Didier Raoult
Un rapport parlementaire 29 ( * ) a avancé l'hypothèse d'un regroupement de l'INvS et de l'INPES remettant en question la séparation selon lui artificielle entre veille et alerte sanitaire et prévention du public. Ce regroupement permettrait de renforcer la transversalité des missions confiées à ces deux agences et qui dépendent de l'ensemble des risques susceptibles d'affecter l'état de santé de la population. La mise en place d'une seule agence à vocation populationnelle rendrait ainsi l'articulation de la veille et de la prévention plus opérationnelle.
3. Les priorités de la recherche
Une des grandes tendances de fonds à l'oeuvre au sein de la communauté scientifique est la promotion de la transversalité dans le domaine de la recherche et de la formation. La transdisciplinarité devrait être systématiquement encouragée dans la recherche sur les maladies infectieuses émergentes, en y incluant pleinement les sciences humaines et sociales (histoire, sociologie, économie). Le développement de la science de l'émergence promue par le professeur Patrice Debré dépend de la capacité des chercheurs à dépasser leurs disciplines respectives en vue d'une meilleure compréhension des phénomènes infectieux.
a) Au niveau mondial
Citant les travaux du Prix Nobel d'Economie Joseph Stiglitz, Jean Paul Moatti, directeur de l'Institut de santé publique d'Aviesan, a assimilé les travaux de recherche et développement - notamment ceux portant sur les maladies infectieuses émergentes -, comme un bien public global . Cette dimension internationale de la recherche implique une régulation adaptée à l'échelle mondiale. Thierry Pineau, chef du département santé animale de l'INRA a appelé à anticiper les besoins de la recherche et inviter à « travailler à l'échelle pertinente ».
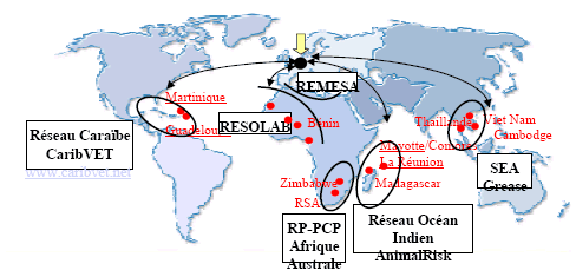
Source : Thierry.Pineau, INRA, mai 2012
C'est ainsi que le Centre de coopération internationale en recherche agronomique pour le développement (Cirad) a mis en place le réseau CaribVET aux Caraïbes et participe à d'autres réseaux d'observation. Des réseaux de partenariats doivent se développer en lien avec la santé humaine. Les médecins sont organisés en réseaux (RSIE) avec les vétérinaires, le réseau de l'Océan Indien est le plus développé. Des réseaux entre pays qui ont développement différent devraient être mis en oeuvre. En outre, un grand réseau en Afrique devrait être une porte d'entrée. Dominique Martinez, enseignant-chercheur au CIRAD, ajoute qu'il s'agit de « trouver des solutions pour éviter que les chercheurs, notamment en Afrique, quittent leurs pays d'origine pour aller dans d'autres pays offrant une meilleure rémunération ».
Parallèlement à ce renforcement continu des réseaux, les financements et programmes pour la recherche dans les pays devraient faire l'objet d'attention accrue de la part de l'Agence française de développement (AFD) et de l'ANR et plus généralement l'ensemble des financeurs de l'aide publique au développement. La mise en place d'une composante Sud en partenariat avec l'Union Européenne pourrait également être recherchée.
b) En France
Afin de garantir une meilleure qualité de la réponse aux maladies infectieuses émergentes, il est nécessaire d'adopter une vision globale des risques encourus ce qui implique de résoudre certaines contradictions institutionnelles.
(1) Le développement des partenariats de recherche au service d'une approche systémique
Les interactions entre les acteurs de la santé animale et de la santé humaine fournissent un exemple de rapprochement à encourager à l'avenir étant donné les risques sanitaires apparaissent à l'interface des écosystèmes animaux et humains. Thierry Pineau relève que 75 % des maladies infectieuses de l'homme sont des zoonoses, c'est-à-dire transmises par les animaux. Il faut soutenir les efforts engagés par l'INRA pour fédérer l'ensemble des acteurs de la santé animale dans un réseau français pour la santé animale et en renforçant ses partenariats avec le secteur privé via la création d'un Institut Carnot.

Source : Thierry Pineau, INRA, mai 2012
Ces rapprochements entre santé animale et humaine correspondent à une prise en compte du concept de « One health » par l'Etat et le ministère des affaires étrangères a défini la position de la France sur ce sujet en 2011.
(2) L'amélioration des conditions financières et expérimentales de la recherche
(a) Le nécessaire soutien à l'innovation thérapeutique de l'industrie
D'un point de vue stratégique, le soutien d'un pays à son industrie nationale dans le domaine du vaccin et du diagnostic demeure essentiel et ces actions doivent être renforcées. Alain Mérieux, président de la Fondation Mérieux, a salué la création du pôle de compétitivité de Lyon-Grenoble qui a permis d'associer recherche publique et recherche privée, grands groupes et PME.
(b) L'ouverture de nouveaux champs de la recherche
De nouveaux champs doivent être couverts par la recherche sur les maladies infectieuses comme atteste Thierry Pineau qui insiste sur l'importance des retombées opérationnelles de celle-ci. Au cours de la prochaine décennie, deux nouveaux champs de recherche doivent être explorés à savoir celui des maladies de production qui font peser un risque économique et alimentaire et les maladies zoonotiques qui font peser un risque pour la santé publique.
Les connaissances sur la robustesse génétique, les systèmes d'élevage, l'alimentation du bétail, la vaccination, les outils de gestion de crise feront l'objet de travaux de recherche approfondis.
(c) Le financement de la recherche
Marie-Christine Blandin, présidente de la commission de la culture, de l'éducation et de la communication du Sénat, propose la mise en place d'un dispositif de guichet mobilisable immédiatement en cas de crise. Il faudrait en outre revisiter les modes de financement actuels de la recherche, essentiellement tournés, avec le crédit d'impôt recherche et l'Agence Nationale pour la Recherche, vers le brevetable.
|
L'ESSOR DES PARTENARIATS PUBLICS PRIVÉS L'exemple de la recherche sur la résistance aux antibiotiques Le programme de recherche « NewDrugs4BadBugs » a pour objectif principal de mieux cerner les causes de la résistance accrue des bactéries aux antibiotiques. Ces nouvelles ressources vont renforcer un programme de recherche soutenu par l'Innovative Medicines Initiative (IMI) qui constitue à ce jour la plus importante structure de partenariat public-privé européenne dans ce domaine. Les premiers projets lancés dans le cadre du programme de recherche seront financés par un budget abondé à hauteur de 109 millions d'euros par l'IMI et de 114,7 millions d'euros par les entreprises pharmaceutiques et biotechnologiques. GSK, AstraZeneca, Janssen, Sanofi et Basilea travailleront en synergie avec leurs partenaires des organismes publics de recherche et des experts scientifiques afin de stimuler de nouvelles recherches sur les antibiotiques. Cette initiative traduit la volonté de l'ensemble des acteurs -publics comme privés- de trouver rapidement des solutions face à la résistance des bactéries aux antibiotiques qui constitue une menace sérieuse pour la santé publique. Cela permet surtout de donner une nouvelle impulsion à un domaine de recherche dont la portée s'est réduite ces quinze dernières années alors même qu'on a assisté à l'émergence continue de nouvelles bactéries résistantes aux antibiotiques sur la même période. |
L'ANR a pour mission de financer la recherche sur projets et octroie des moyens aux équipes jugées les meilleures. Pascale Briand, directrice générale de l'ANR, a rappelé qu'entre 2004 et 2007, environ 200 millions d'euros avaient été alloué au secteur des maladies infectieuses émergentes. Une meilleure répartition des moyens de la recherche devrait être recherchée, comme en atteste le financement des recherches en biologie qui sont consacrées à 90 % à des pathogènes humaines alors même que 75 % des crises sanitaires sont issues de zoonoses. Madame Briand a invité la communauté scientifique à participer activement à la programmation 2014-2017 de l'ANR en vue de la définition d'un programme sur l'émergence incluant les sciences humaines et sociales et faisant une part aux partenariats publics privés.
* 23 Cabinet Office, UK Central Government Arrangements for responding to an emergency, March 2010
* 24 En cas de crise particulièrement grave (par exemple, une attaque à la bombe) et en concertation avec les membres du COBRA, le Gouvernement peut disposer de prérogatives extraordinaires encadrées par le Civil Contingencies Act. Ces pouvoirs de crise incluent la possibilité pour un ministre de suspendre les séances du Parlement et de déclarer un jour férié (bank holiday) afin d'interrompre l'activité des entreprises.
* 25 Signal sanitaire : événement de santé pouvant révéler une menace de santé publique
* 26 Pour une présentation générale de l'organisation du système de veille sanitaire française, se reporter au rapport « La veille et l'alerte sanitaires en France » paru en février 2011 et disponible sur Internet ( http://opac.invs.sante.fr/doc_num.php?explnum_id=7055 )
* 27 Circulaire relative à l'organisation gouvernementale pour la gestion des crises majeures, 2 janvier 2012
* 28 L'organisation des professionnels de santé est régie par la Direction Générale de l'Offre de Soins (DGOS) du Ministère en charge de la Santé.
* 29 Assemblée nationale, rapport d'information n°3627 de la commission des affaires sociales en conclusion de la mission sur les agences sanitaires, juillet 2011. ( http://www.assemblee-nationale.fr/13/pdf/rap-info/i3627.pdf )