2. Quelle transparence ?
La modélisation des Mig et leur justification au premier euro
Jusqu'en 2010, les crédits Mig étaient alloués sur la base de dotations historiques modulées le cas échéant par l'application de mesures nouvelles.
A compter de 2011, la justification au premier euro (JPE) doit permettre de retracer et motiver les financements dans leur totalité, afin d'assurer une meilleure concordance entre les moyens alloués et les charges effectivement supportées par les établissements. Potentiellement, les dotations sont donc susceptibles d'être remises en cause chaque année dans leur ensemble. En 2011, la JPE s'est appliquée aux dotations Merri ainsi qu'à trois Mig créées ou nouvellement modélisées 33 ( * ) . Son champ a été étendu en 2012 à treize autre Mig. Au total, les trente-cinq dotations Merri et seize Mig font désormais l'objet d'une justification au premier euro.
Pour éviter la reconduction systématique de budgets historiques , la DGOS a également entrepris un travail de modélisation des Mig. L'objectif est, à partir de l'étude des coûts liés à l'accomplissement de la mission modélisée, de définir des critères objectifs pouvant fonder le calcul des dotations .
Cette opération a notamment été effectuée pour la dotation « précarité ». Toutefois, les limites du procédé apparaissent clairement quand la DGOS explique qu'une « enquête » a permis de fixer le montant de la dotation à exactement 100 millions d'euros en 2009 et que le « modèle » a permis de la porter à 150 millions d'euros en 2010. En outre, les indicateurs CMU, CMU-c et AME ne reflètent qu'imparfaitement la réelle précarité de la patientèle et posent des problèmes de fiabilité des données. Consciente de ces incertitudes, la DGOS a décidé de reconduire en 2011 les dotations de 2010 et d'engager de nouveaux travaux pour réviser les critères et affiner l'allocation des moyens.
Cet exemple démontre la grande complexité de la « modélisation » des dotations et, d'ailleurs, certains éléments ne peuvent peut-être pas, tout simplement, entrer dans un tel schéma.
De façon générale, la DGOS publie à destination des ARS un guide destiné à les aider lorsqu'elles définissent par contrat avec chaque établissement le montant des Mig allouées. Ce document a fait l'objet d'un projet de révision en 2012 afin de renforcer la sécurité juridique des financements au regard du droit interne et communautaire. Il précise les règles devant être appliquées au moment de la définition du montant des dotations, de la contractualisation avec les établissements puis de leur suivi. Concernant la première étape, le principe de JPE est réaffirmé tandis qu'est soulignée l'exigence d'une définition suffisamment précise des dotations pour éviter toute surcompensation des charges supportées par les établissements. C'est notamment ce dernier point qui a suscité de fortes réserves de la part de la FHF dans un courrier adressé le 27 avril 2012 au directeur général de l'offre de soins. Plus globalement, elle exprime dans ce texte ses divergences avec la DGOS quant à la façon dont doivent être interprétées les règles de droit communautaire pour l'attribution des Mig.
Alors que les règles d'allocation des Mig semblent donc susciter le débat, nombreuses sont les personnes interrogées par la mission qui, tout en pointant le sous-financement patent de certaines d'entre elles, ont insisté sur la nécessité de renforcer leur évaluation. Lors de son audition par la mission, Christophe Jacquinet soulignait ainsi que : « Ces missions nécessitent une évaluation précise qui n'a pas été réalisée depuis 2005. Cela suppose la mobilisation d'équipes techniques et de moyens importants. Les ARS, lorsqu'elles évaluent le coût de certaines Mig, constatent que les ressources engagées par les établissements sont très diverses. [....] Nous devons, avec la DGOS, définir des cahiers des charges des missions. La deuxième étape, indispensable, sera l'évaluation économique. De fait, le financement des Mig est notoirement partiel ».
Si la transparence et l'évaluation sont bien nécessaires, il ne serait guère judicieux d'avancer vers encore plus de technocratie, au détriment de la médecine et de la prise en charge des patients.
La réforme du financement des Merri
Le financement des Merri prenait historiquement la forme d'un abattement de 13 % appliqué au calcul du coût du point ISA. La réforme de 2008 a conduit à la création de trois parts de financement :
- un socle fixe, proportionnel à certaines dépenses de personnel médical, aux charges du plateau médico-technique et à certains coûts d'infrastructures ;
- une part modulable, fonction d'indicateurs relatifs à la dynamique et à la valorisation de la recherche, ainsi qu'au nombre d'étudiants ;
- une part variable recouvrant le financement de structures de soins labellisées, celui des activités donnant lieu à des appels à projets et celui des activités de soins réalisées à titre expérimental ou non couvertes par les nomenclatures ou les tarifs.
La part fixe a vocation à disparaître à l'horizon 2016. Son montant doit être diminué chaque année de 20 %. En 2012, l'intégralité des sommes récupérées devait être réallouée à la part modulable.
Si la diminution de la part fixe devrait permettre de réallouer les ressources financières vers les établissements les plus dynamiques en termes de recherche et d'innovation, l' Igas était allée plus loin dans son rapport publié en 2006 sur le financement des Merri puisqu'elle proposait d'adopter un financement quasi exclusivement par projet et de sanctuariser l'enveloppe recherche en l'exonérant des mesures de régulation infra-annuelle et en la faisant voter par le Parlement.
La réforme engagée permet de sortir de la logique antérieure, relativement sclérosante car largement fondée sur la reconduction de dotations historiques ; pour autant, elle doit être précisément évaluée pour ne pas pénaliser trop fortement les CHU qui seraient moins dynamiques en termes de recherche.
La réforme de la délégation des crédits AC
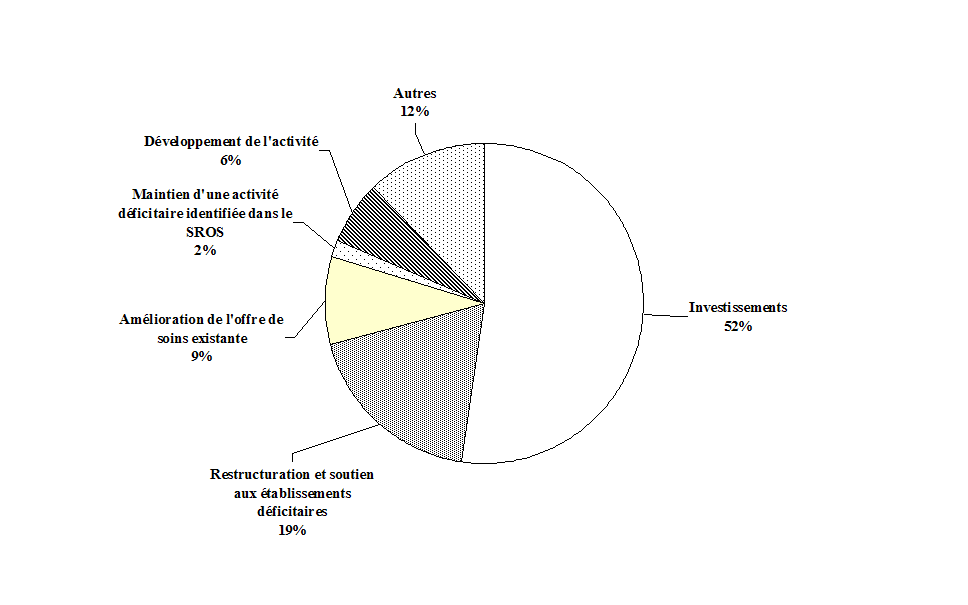
Depuis 2006, les aides à la contractualisation sont classées en six catégories :
- le développement de l'activité, avec des aides ponctuelles destinées à accompagner le démarrage d'activités nouvelles, la montée en charge ou en gamme d'activités existantes ou le développement d'activités connexes ou complémentaires ;
- les aides à l'investissement, avec des mesures nationales résultant notamment des plans Hôpital 2007 et Hôpital 2012 qui peuvent être complétées, dans certaines limites, par des financements régionaux définis par les ARS ;
- le maintien d'une activité déficitaire mais reconnue comme indispensable dans le Sros ;
- les restructurations et le soutien aux établissements déficitaires, notamment l'accompagnement des plans de retour à l'équilibre et des aides ponctuelles à des établissements déficitaires ;
- l'amélioration de l'offre de soins existante, notamment les actions de coopération et le soutien à la démographie des professionnels de santé hospitaliers ;
- les autres financements.
En pratique, 52 % des AC en 2010 ont concerné des investissements et 18,6 % la restructuration et l'accompagnement d'établissements. Ces deux catégories représentent ainsi les deux tiers des financements depuis plusieurs exercices. A l'inverse, le maintien d'une activité déficitaire identifiée dans le Sros ne représente que 2 % de l'enveloppe. En outre, la rubrique « autres », qui constitue la troisième enveloppe de la dotation AC en valeur, recouvre des mesures très hétérogènes.
Répartition des crédits AC : 2,2 milliards d'euros en 2010
Source : rapport 2011 au Parlement sur les Migac
La DGOS a publié en août 2011 un guide de délégation des dotations finançant les aides à la contractualisation qui insiste notamment sur le caractère non reconductible des aides, l'analyse préalable des besoins, la définition de critères de sélection des établissements de façon à éviter toute distorsion de concurrence, la définition d'engagements de la part des établissements en contrepartie des aides accordées, l'exigence de correcte appréciation de la compensation de façon à éviter tout risque de surcompensation.
* 33 Il s'agit de la prise en charge des patients précaires, des actions de qualité transversale des pratiques de soins en cancérologie et de la prise en charge des patients atteints de pathologies autres que dentaires dans les services d'odontologie des centres de soins, d'enseignement et de recherches dentaires (CSERD).







