B. DES RÉFORMES ET PLANS D'ACTION SUCCESSIFS AUX RÉSULTATS ENCORE INSUFFISANTS
1. Une dynamique de baisse de la sinistralité qui s'essouffle alors que de nouvelles problématiques apparaissent
a) Une sinistralité des accidents du travail hétérogène et qui ne se réduit plus
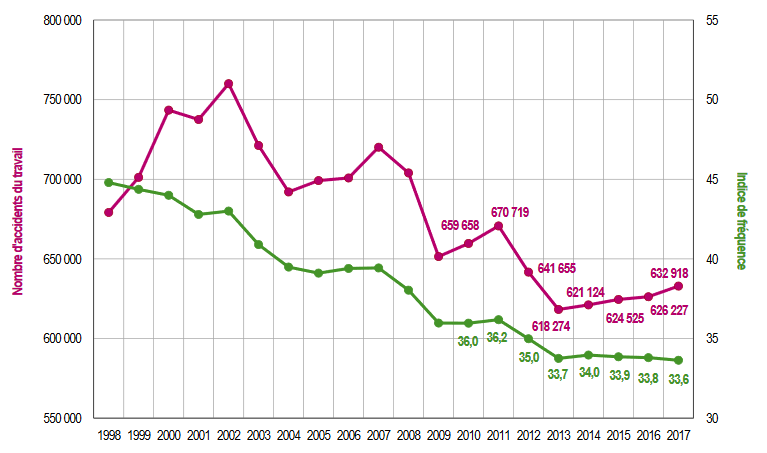
Si le nombre annuel d'accidents du travail est fortement lié aux variations conjoncturelles de l'activité économique, le progrès technologiques et le développement de la prévention ont permis, depuis la création de la sécurité sociale, une baisse continue de la fréquence des accidents du travail depuis une vingtaine d'années. Cette tendance est toutefois moins marquée depuis quelques années, comme si un niveau plancher avait été atteint un peu au-dessus de 30 accidents pour 1 000 salariés.
Évolution du nombre d'AT en 1
er
règlement
et de leur fréquence pour 1 000
salariés sur la période 1998-2017
Source : Assurance maladie - risques professionnels, Rapport annuel 2017
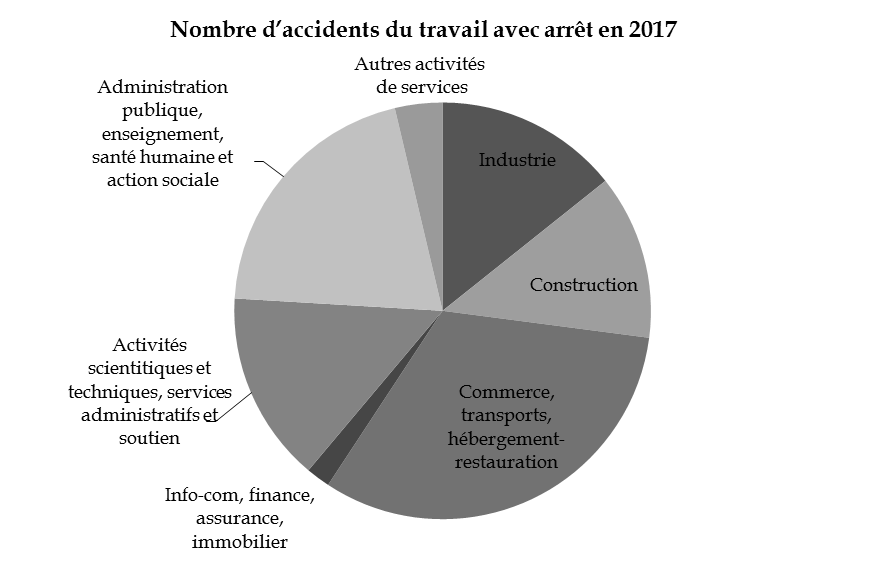
La sinistralité est inégalement répartie entre les secteurs d'activité. L'industrie, la construction et le secteur commerce, transports, hébergement-restauration concentrent ainsi près de 60 % des accidents du travail.
Source : Programme de qualité et d'efficience « AT-MP », PLFSS pour 2019
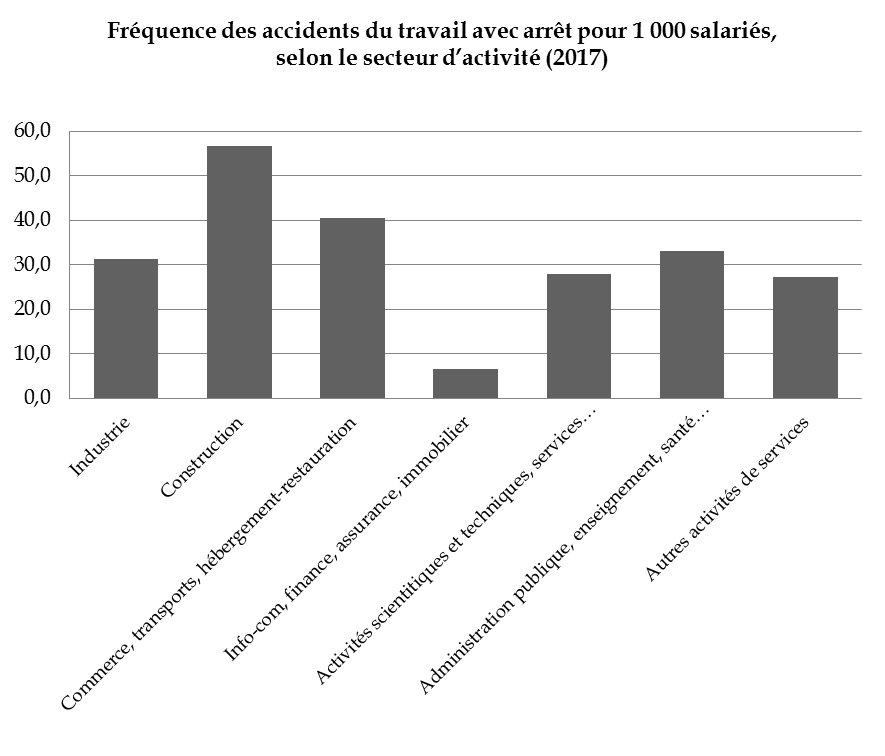
Les secteurs qui concentrent le plus d'accidents du travail sont également ceux dans lesquels la fréquence des accidents rapportée au nombre de salariés est la plus forte.
Source : Programme de qualité et d'efficience « AT-MP », PLFSS pour 2019
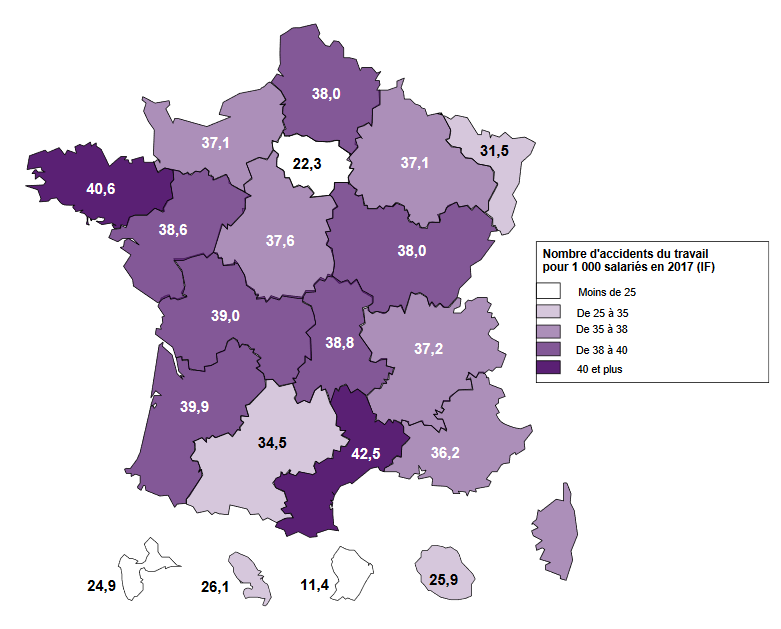
Le niveau national masque des disparités régionales importantes, qui recoupent en partie les différences entre les structures économiques. Ainsi, l'Ile-de-France, marquée par une forte part des activités tertiaires, connaît un indice de fréquence particulièrement bas alors que des régions comme la Bretagne ou le Languedoc-Roussillon enregistrent un indice supérieur à 40 accidents pour 1 000 salariés.
Indice de fréquence des AT 2017 par Carsat/CGSS
Source : Assurance maladie - risques professionnels, Rapport annuel 2017
b) L'importance des troubles musculo-squelettiques parmi les maladies professionnelles
Le rapport annuel 2017 de la branche AT-MP fait apparaître que, depuis 2012, le nombre de nouvelles maladies professionnelles prises en charge a tendance à diminuer (- 5,7 % entre 2013 et 2017).
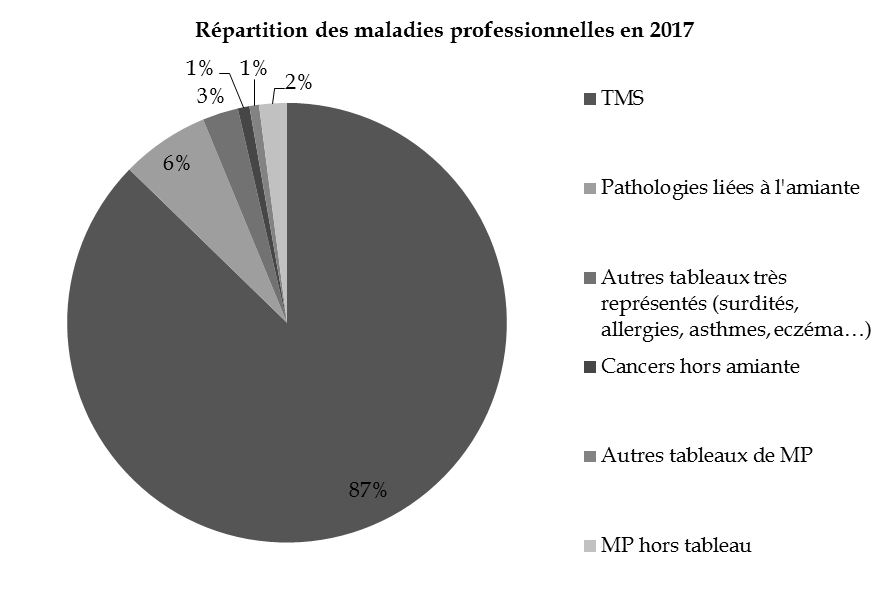
Parmi les grandes familles de maladies professionnelles, seuls les cancers professionnels non liés à l'amiante et les maladies hors tableau ont progressé entre 2013 et 2017, respectivement de 42 % et 185 %, même s'ils représentent une part marginale des MP reconnues chaque année (respectivement 1 % et 2 %).
La très grande majorité (87 %) des MP reconnues sont des troubles musculo-squelettiques (TMS), les pathologies liés à l'amiante représentant par ailleurs 6 % des affections.
Source : Assurance maladie - risques professionnels, Rapport annuel 2017, calculs de la commission des affaires sociales du Sénat
c) L'émergence des risques psychosociaux
Si les contraintes physiques ont tendance à se réduire dans le monde du travail, l'évolution des modes d'organisation des entreprises entraîne un développement des risques psychosociaux (RPS). Les RPS sont définis comme « les risques pour la santé mentale, physique et sociale engendrés par les conditions d'emploi et les facteurs organisationnels et relationnels susceptibles d'interagir avec le fonctionnement mental » 40 ( * ) .
L'exposition à des RPS prend plusieurs formes, et est notamment observée au travers de l'enquête CT-RPS menée par le ministère du travail depuis 2013.
Ces enquêtes font apparaitre que plus d'un tiers (35 %) des salariés subissant au moins trois contraintes de rythme, 31 % déclarent travailler sous pression et près d'un quart (24 %) estiment ne pas être reconnus pour leur travail.
L'enquête CT-RPS de 2016 montre toutefois « une stabilisation des contraintes de rythme de travail et une baisse de certaines autres contraintes psychosociales (charge mentale, comportements hostiles) ». Les salariés décrivent en revanche une autonomie en recul.
d) Une augmentation des arrêts qui interroge l'organisation du travail
Les arrêts de travail qui ne sont pas consécutifs à un accident du travail n'ont pas nécessairement de lien avec les conditions de travail. Toutefois, les variations observées d'une entreprise à l'autre pour des populations exposées, en dehors du milieu de travail, à des risques similaires, conduit à s'interroger sur les liens qui peuvent exister entre l'organisation du travail au sein d'une entreprise et l'absentéisme pour raisons médicales.
Or, une étude du cabinet Gras Savoye Willis Towers Watson (GSWTW) publiée en août 2019 41 ( * ) montre que le taux d'absentéisme (arrêts maladie et AT-MP) a progressé de 16 % entre 2014 et 2018. En outre, la part des salariés ayant connu au moins un arrêt dans l'année (plus d'un sur quatre) a progressé de 8 % en 2018, tout comme la durée moyenne des arrêts.
Si, comme le souligne le rapport remis au Premier ministre par MM. Jean-Luc Bérard, Stéphane Oustric et Stéphane Seiller en janvier 2019, l'augmentation du nombre et de la durée des arrêts est à mettre en relation avec le vieillissement de la population active, l'étude du cabinet GSWTW montre que la progression de l'absentéisme touche toutes les classes d'âge, et plus fortement les 30-39 ans (+18 %) et les 40-49 ans (+15 %).
Selon Julien Rémy, expert qualité de vie au travail et absentéisme chez GSWTW, « si la maladie est bien évidemment un facteur premier, les difficultés organisationnelles, comme la surcharge de travail, et les difficultés relationnelles internes intensifient le phénomène ».
Cette progression doit conduire à s'interroger sur l'impact du travail et de son organisation sur la santé physique et mentale des travailleurs.
2. La prévention au coeur des priorités des dernières réformes
Au cours de la période récente, la politique de santé au travail est apparue excessivement centrée sur la surveillance de l'état de santé des salariés. Les réformes récentes témoignent d'une volonté des acteurs concernés de mettre l'accent sur la prévention.
a) Le troisième Plan santé au travail : l'expression d'une ambition partagée qui se heurte au manque de moyens
À partir de 2005, les pouvoirs publics ont cherché à donner une impulsion coordonnée aux différentes actions concourant à l'amélioration de la santé au travail en lançant des plans pluriannuels (PST) issus de la concertation entre le ministère du travail, le ministère de la santé, les partenaires sociaux, la branche AT-MP, les agences sanitaires et les acteurs de la prévention, dans le cadre du COCT.
Le dernier plan santé au travail (PST 3), prévu pour la période 2016-2020, met en avant « l'ambition d'un renouvellement profond de la politique de santé au travail » et est le fruit d'un consensus rare et unanimement salué entre les parties prenantes.
Ce plan acte la nécessité d'opérer un changement de paradigme en faveur d'un accent mis sur la prévention, à rebours d'une « vision centrée sur la réparation et donc d'un travail avant tout potentiellement pathogène ». Outre la poursuite des efforts de prévention des risques classiques, ce plan doit permettre la prise en compte de risques organisationnels (usure professionnelle, risques psychosociaux) ainsi que l'anticipation de risques émergents (perturbateurs endocriniens, nanomatériaux...).
|
Le troisième plan santé au travail Le PST 3 s'articule autour de trois axes stratégiques. Le premier consiste à « donner la priorité à la prévention primaire et au développement de la culture de la prévention ». Le deuxième axe stratégique concerne l'amélioration de la qualité de vie au travail comme levier de santé, de maintien dans l'emploi et de performance économique et sociale des entreprises. Enfin, le renforcement du dialogue social et des ressources de la politique de prévention, notamment en direction des TPE-PME constitue un troisième axe qui doit faciliter la mise en oeuvre des actions relevant des deux premiers. Il se décline en trois axes et 52 actions pour lesquels un pilote est clairement identifié (DGT mais aussi CNAM, Anact, OPPBTP...). En février 2019, toutes les actions prévues avaient été lancées et 82 % avaient produit des résultats, selon le bilan de mi-parcours produit par le ministère du travail. |
Le PST est décliné en plans régionaux (PRST) tenant compte des spécificités locales et négociés au sein des Croct. Selon les réponses transmises à vos rapporteurs par la DGT, les 17 PRST adoptés comportent en moyenne une trentaine d'actions (507 au total) et constituent une « avancée considérable ». Quatre régions ont d'ailleurs lancé un site internet dédié à leur PRST.
L'ensemble des acteurs rencontrés par vos rapporteurs s'accordent pour considérer que le PST constitue un cadre stratégique et opérationnel essentiel pour orienter les interventions en matière de promotion de la santé au travail. Pour autant, l'inflation du nombre d'actions inscrites dans ces documents stratégiques ne s'est accompagnée ni d'un renforcement des moyens à la disposition des différents acteurs ni de la mise en place d'outils de gouvernance et de pilotage permettant une mise en oeuvre à la hauteur des ambitions affichées. Selon la DGT, ces lacunes constituent « le défaut majeur » du système actuel.
b) Le recentrage de l'action des médecins du travail ouvre des interrogations quant au service rendu
Les missions de la médecine du travail ont été réformées par la loi du 8 août 2016 42 ( * ) et son décret d'application du 27 décembre 2016 43 ( * ) .
Jusqu'au 1 er janvier 2017, tout salarié devait bénéficier d'un examen médical d'embauche par un médecin du travail préalablement à sa prise de poste et d'examens médicaux périodiques au moins une fois tous les 24 mois 44 ( * ) .
Dans un contexte de pénurie chronique de médecins du travail, ces règles, qui apparaissaient excessivement exigeantes pour la majorité des salariés dont le poste n'implique pas de risque particuliers, ont été modifiées dans le sens d'une concentration de l'attention sur les salariés les plus à risque.
Depuis le 1 er janvier 2017, l'examen médical d'embauche a été remplacé, pour les salariés dont le poste n'implique pas une exposition à des risques particuliers, par une visite d'information et de prévention (VIP) réalisée dans un délai de trois mois à compter de sa prise de poste et au moins une fois tous les cinq ans. Cette visite peut être réalisée, outre le médecin du travail, par un collaborateur médecin, un interne en médecine du travail ou un infirmier. À l'issue de cette visite, un suivi adapté peut être prévu si l'âge, l'état de santé, les conditions de travail ou les risques professionnels auxquels le salarié est exposé le justifient.
Parallèlement à cet assouplissement pour les salariés peu exposés, un suivi individuel renforcé a été prévu pour « tout travailleur affecté à un poste présentant des risques particuliers pour sa santé ou sa sécurité ou pour celles de ses collègues ou des tiers évoluant dans l'environnement immédiat de travail ». Ce suivi comprend notamment un examen médical d'aptitude en lieu et place de la VIP, réalisé par un médecin du travail préalablement à l'embauche et renouvelé selon une périodicité déterminée par le médecin du travail et au moins tous les quatre ans.
Cette réforme, qui est en partie une réponse pragmatique à la pénurie de médecins du travail, a parfois été mal perçue par les employeurs, qui voyaient en la visite médicale annuelle la contrepartie à leur cotisation au SST alors même que la visite obligatoire revêtait souvent un caractère purement formel. Cette perception démontre les progrès qui doivent être réalisés dans la prise de conscience de l'importance de la prévention. En effet, la mission des médecins du travail et, plus largement, des SST, dépasse largement les visites médicales prévues par le code du travail et passe notamment par les visites de site et les échanges avec le chef d'entreprise. Il n'en demeure pas moins vrai que les solutions consistant à pallier l'insuffisance de ressources médicales ne peuvent représenter qu'un optimum de second rang.
* 40 Collège d'expertise sur le suivi statistique des risques psychosociaux au travail réuni en 2009-2010, cité dans le bilan 2017 des conditions de travail du Coct, p. 235.
* 41 Gras Savoye Willis Towers Watson, résultats statistiques de l'absentéisme 2018. Étude portant sur un panel de 546 entreprises et 256 054 salariés et portant sur les arrêts (maladie et AT-MP) supérieurs à trois jours.
* 42 Loi n° 2016-1088 du 8 août 2016 relative au travail, à la modernisation du dialogue social et à la sécurisation des parcours professionnels.
* 43 Décret n° 2016-1908 du 27 décembre 2016 relatif à la modernisation de la médecine du travail.
* 44 Ces examens médicaux périodiques pouvaient toutefois être remplacés par des entretiens infirmiers associés à des actions pluridisciplinaires annuelles.