DEUXIÈME PARTIE :
UNE ORGANISATION SANITAIRE
ET
MÉDICO-SOCIALE DE GUERRE :
UNE RIPOSTE ESSENTIELLEMENT
HOSPITALIÈRE
ET DES STRATÉGIES DE SOINS SANS COORDINATION
I. L'HÔPITAL MIS À L'ÉPREUVE ET POURTANT RÉSILIENT
A. LE « PLAN BLANC » GÉNÉRALISÉ : UN HÔPITAL MIS TARDIVEMENT EN ORDRE DE BATAILLE ET CONFRONTÉ À SES RIGIDITÉS
La préparation des établissements hospitaliers aux crises sanitaires repose sur un protocole précis décrit dans une instruction du 12 juillet 2019 270 ( * ) , non publiée au Bulletin officiel , et transmise aux rapporteurs par la direction générale de l'offre de soins (DGOS). Il s'agit pour les établissements de santé d' adapter leur organisation à l'application renforcée du dispositif Orsan REB , dont le stade 1 est enclenché depuis le 14 février.
Concrètement, chaque établissement doit se doter d'une cellule de crise hospitalière (CCH) et se montrer prêt à adapter sa prise en charge selon deux niveaux :
- le niveau 1 ou « plan de mobilisation interne » (PMI) pour la gestion des tensions hospitalières, activé sans mettre à court terme l'établissement en difficulté dans son fonctionnement courant ;
- le niveau 2 ou « plan blanc » pour la gestion des situations sanitaires exceptionnelles avec impact potentiellement majeur, qui consiste à mobiliser immédiatement les moyens de toute nature dont il dispose en cas d'afflux de patients ou de victimes.
Contrairement à ce qui a pu être affirmé, le ministre de la santé n'active le 6 mars , en même temps qu'est activé le stade 2 renforcé du dispositif Orsan dans le Haut-Rhin, que le premier niveau de cette architecture .
Le « plan blanc » proprement dit n'est engagé que le 12 mars 2020 , à la suite de l'envoi à l'ensemble des directeurs généraux d'ARS de deux instructions de déprogrammation des interventions médicales et chirurgicales non urgentes 271 ( * ) .
Comme le souligne le directeur général de l'Assistance publique des hôpitaux de Paris (AP-HP), M. Martin Hirsch, lors de son audition, « l'une des particularités de la crise a été le temps particulièrement long qu'il a fallu aux experts pour converger vers une solution commune . Ce n'est que le 12 ou 13 mars qu'ils considèrent que l'on risque d'avoir 100 000 patients en réanimation si l'on ne fait rien ». Les « experts » visés désignent « des spécialistes du coronavirus consultés en janvier et février [qui] nous appelaient à être extrêmement vigilants, à isoler les malades, mais [qui] n'ont pas extrapolé la situation chinoise [et] imaginaient qu'on pourrait avoir quelque chose de circonscrit, et non ce qui s'est passé sur la planète entière » 272 ( * ) .
C'est donc à cette date du 12 mars que les rapporteurs choisissent de situer le début de l'engagement effectif du système hospitalier au niveau national dans la réponse sanitaire .
1. Les difficultés du signalement : l'engorgement rapide des services de régulation médicale et la mise à l'écart des autres acteurs du premier recours
Dès le premier message « DGS-urgent » adressé aux professionnels de santé libéraux le 14 janvier, la consigne - inchangée jusqu'au déclenchement du « plan blanc » - fut, pour la prise en charge d'un patient suspecté d'infection, de « prendre contact avec le SAMU-centre 15 ».
Pour rappel, le SAMU-centre 15 est un service régulateur d'appels mis en place par un centre hospitalier, dans le cadre de la permanence des soins ambulatoires (PDSA), chargé d'exercer une régulation préalable à l'accès au médecin de permanence . Il lui incombe de déterminer et déclencher la réponse sanitaire la plus adaptée à l'appel dans le délai le plus rapide, de vérifier la disponibilité des moyens d'hospitalisation et d'organiser, le cas échéant, le transport sanitaire du patient.
Ainsi que le relevait un rapport du Sénat dédié aux services d'urgences 273 ( * ) , la PDSA n'est pas la mission des seuls SAMU-centres 15 et peut également être exercée par des centres libéraux de régulation, gérés par des associations de permanence des soins comme SOS Médecins ou par des maisons médicales de garde (MMG). Préalablement à la crise, les professionnels de santé acteurs de la régulation médicale d'urgence, tant hospitaliers que libéraux, déploraient unanimement que cette dernière soit insuffisamment coordonnée et que la coexistence d'une multiplicité de numéros d'appel nuise à sa lisibilité .
Comme l'indique le rapport précité, la loi du 26 janvier 2016 relative à la modernisation de notre système de santé a tenté de rassembler ces services sous un seul numéro (le 116 117), sans pour autant mettre fin à la coexistence des numéros particuliers des associations de permanence des soins et du numéro national d'aide médicale urgence (le 15). La crise de la covid-19 est donc intervenue dans un contexte de régulation médicale faiblement rationalisée .
Dans un souci manifeste de lisibilité et de clarté, les messages répétés du ministère de la santé d'orientation des patients potentiellement atteints de covid-19 vers les SAMU-centres 15 ont certes eu pour objectif de mobiliser la régulation médicale et d'empêcher le recours direct aux établissements de santé , mais n'ont malheureusement pour cela identifié qu' un seul acteur de cette régulation .
En conséquence, les SAMU-centres 15 ont très rapidement connu un phénomène de saturation d'appels . Oscillant en moyenne entre 30 et 40 000 appels par jour, le nombre total d'appels aux SAMU-centres 15 a atteint près de 140 000 appels par jour à la mi-mars 274 ( * ) .
Tous les témoignages recueillis par la commission d'enquête signalent la très grande réactivité des centres 15 . À titre d'exemple, le SAMU-centre 15 de Seine-et-Marne a ainsi été, en quelques jours, en capacité d'absorber un volume d'appels multiplié par 7 et de passer d'un effectif de 90 personnes à plus de 250 personnes 275 ( * ) .
Il n'en demeure pas moins que cette identification exclusive des SAMU-centres 15, durant la phase préparatoire, comme premiers interlocuteurs du patient s'est faite au détriment de la participation des autres acteurs de l'intervention de premier recours : les professionnels de santé libéraux et les sapeurs-pompiers .
• À partir du 12 mars et du déclenchement du plan blanc, puis le 14 mars du passage au stade 3 du dispositif Orsan, l'entrée dans la phase épidémique a conduit les pouvoirs publics à organiser - tardivement - l'entrée des professionnels libéraux dans le protocole de signalement, pour limiter la saturation des services d'urgence.
C'est ainsi qu'ont été diffusées, toujours par le biais des signaux « DGS-urgent » les premières fiches de lignes directrices pour la prise en charge en ville des patients symptomatiques, qui préconisaient qu'en l'absence de signes de gravité, ces derniers devaient prendre contact en priorité avec leur médecin traitant, afin de réserver la régulation du 15 aux cas les plus sévères. Ces recommandations n'ont toutefois pu être mises en oeuvre à l'échelle souhaitée, en raison des faiblesses de l'équipement des professionnels libéraux en matériel de protection individuelle.
Un certain déport de la charge de régulation a pu néanmoins s'organiser à l'aide des associations de régulateurs libéraux , notamment SOS Médecins dont le secrétaire général, M. Serge Smadja, a rappelé à la commission d'enquête que de nombreux adhérents étaient « régulateurs libéraux du 15 », facilitant ainsi les liens entre les deux interfaces. Il a ainsi pu faire part du contraste entre la phase précédant le plan blanc, durant laquelle « les consignes étaient très claires : tout patient suspect de covid-19 devait être transféré au 15, qui décidait de la prise en charge », et la phase déclenchée le 14 mars, au cours de laquelle « les consignes suivantes ont été le “tout ambulatoire ” , et [à partir de laquelle] le 15 [leur] transférait énormément d'appels » 276 ( * ) .
Pour autant, dans le prolongement des constats dressés avant la crise sanitaire, la coordination entre les centres de régulation hospitaliers et les associations de régulation a pâti de défauts préexistants, notamment l' absence d'interconnexion téléphonique immédiate , qui ont empêché les SAMU-centres 15 de bénéficier du report de charge escompté.
• Le degré d'implication des sapeurs-pompiers a suscité les interrogations les plus graves. En effet, un document de retour d'expérience sur la gestion de la crise sanitaire émanant de la fédération nationale des sapeurs-pompiers de France (FNSPF), diffusé dans la presse le 4 juillet, a fait état de « requérants non-covid en situation d'urgence vitale n'ayant jamais eu de réponse du 15 à leurs appels et morts dans l'indifférence générale ».
Au cours de son audition par la commission d'enquête, le président de la FNSPF, malgré les tempéraments apportés à ces propos, a confirmé son impression que « la participation des sapeurs-pompiers n'avait pas été à la hauteur » et que, bien que « 84 % de leurs missions concernent le secours d'urgence aux personnes [...] il n'avait été fait appel à eux que par moments, et de manière très hétérogène » 277 ( * ) .
Plusieurs facteurs, l'un national et l'autre territorial, ont été évoqués pour expliquer cette mise à l'écart. Le premier tient à la captation exclusive par le seul ministère de la santé et la cellule de crise sanitaire (CCS), dès la phase préparatoire et jusqu'au 17 mars, de la gestion de la crise - la FNSPF parle plutôt d'« administration » de la crise. Ainsi, les sapeurs-pompiers ont pu déplorer que le plan pandémie grippale de 2011 n'ait « pas été purement et simplement respecté, et [que] la gestion de cette crise [n'ait] pas été confiée au ministère de l'intérieur ». Faute de mot d'ordre central incitant à la coopération, la vieille querelle des « blancs » et des « rouges » se serait donc déroulée sur le terrain, à l'avantage exclusif des premiers.
Par ailleurs, à l'instar des urgentistes, les sapeurs-pompiers ont rappelé que les outils de coordination territoriale des différents acteurs de l'urgence avaient été insuffisamment mobilisés .
Quelques initiatives locales, comme celles constatées dans le Grand Est, de « réseaux territoriaux des urgences » 278 ( * ) ont pu réunir tous les acteurs (médecins coordonnateurs des établissements de santé, régulation du centre 15, sapeurs-pompiers, SOS Médecins et éventuellement les CPTS) pour construire un projet territorial commun.
En Île-de-France, d'autres structures préexistantes, comme le comité départemental de l'aide médicale urgente, de la permanence des soins et des transports sanitaires (Codamups-TS), « n'ont quasiment pas joué de rôle pour l'organisation des acteurs face à la crise » 279 ( * ) . Interrogée sur cet aspect, la DGOS décrit des instances coprésidées par le préfet de département et le directeur général de l'ARS, composées d'une trentaine de personnes, dont la mobilisation nécessite en temps normal un formalisme et une anticipation significatifs, et qu'il n'a donc pas été possible de réunir durant la période. C'est peu de dire que l'argument, surtout s'agissant d'acteurs de l'urgence, peine à convaincre.
Aux yeux des rapporteurs, le défaut de coopération reste lié à de vieux antagonismes organisationnels , qu'illustrent parfaitement les positions opposées des différents acteurs sur le numéro unique d'intervention . Alors que les sapeurs-pompiers souhaitent un numéro d'appel d'urgence unique (le 112) et un service d'accès aux soins doté d'un numéro dédié (le 116 117), afin de « faire de l'urgent d'un côté, du non-urgent et du conseil médical de l'autre » 280 ( * ) , les régulateurs médicaux se montrent dans l'ensemble opposés à cette épure, souhaitant que les « patients [continuent] d'appeler les structures qu'ils ont l'habitude de solliciter » 281 ( * ) et aient ainsi accès à une régulation médicale qui statue sur le caractère urgent ou non de la sollicitation.
2. Une sollicitation tardive et lacunaire des professionnels libéraux dans la phase épidémique, qui a fortement obéré leur efficacité
Comme évoqué plus haut, le passage du dispositif Orsan au stade épidémique s'est accompagné, à partir du 14 mars 2020 , d'une inflexion nette de la stratégie ministérielle en matière de prise en charge : marginalisés jusqu'alors, les professionnels de santé libéraux se sont subitement vus investis d'une mission de prise en charge des cas pauci-symptomatiques.
Cette implication des professionnels libéraux, souhaitable bien en amont de la phase épidémique, a connu d'immenses difficultés de réalisation pour deux raisons :
- elle s'est montrée bien trop tardive . Les réflexes issus d'une communication gouvernementale axée depuis plus d'un mois sur l'appel au 15 n'ont a priori pas aidé à la sollicitation des médecins traitants : ainsi que le souligne le docteur Pascal Biltz, « la communication qui a été faite auprès des patients - dans un premier temps, “ évitez les cabinets médicaux ! ”, ensuite, “ allez-vous faire soigner !” 282 ( * ) - n'a pas aidé à la compréhension de la situation ». Le docteur Yohann Saynac dresse un constat similaire en indiquant que « la covid-19 [étant] une maladie de médecine générale, [...] il fallait orienter au maximum les patients vers leur médecin traitant qui est équipé pour cela et qui travaille avec des infirmiers, si le patient nécessite une surveillance à domicile ». Selon ce témoignage, « la place des soins primaires dans le dispositif n'a tout simplement pas été pensée » 283 ( * ) ;
- elle ne s'est pas accompagnée de l'équipement requis des professionnels en matériel de dépistage et en matériel de protection individuelle . Aussi, même les tentatives les plus précoces n'ont pu aboutir en raison de cet écueil : le directeur général de l'ARS d'Île-de-France a beau avoir « dès le 10 mars, instauré une conférence téléphonique quotidienne avec les représentants de l'URPS libéraux et l'ordre des médecins, [il] se heurtait toujours à la question de ces équipements de protection individuelle » 284 ( * ) . Ce point a fait l'objet de développements précédents.
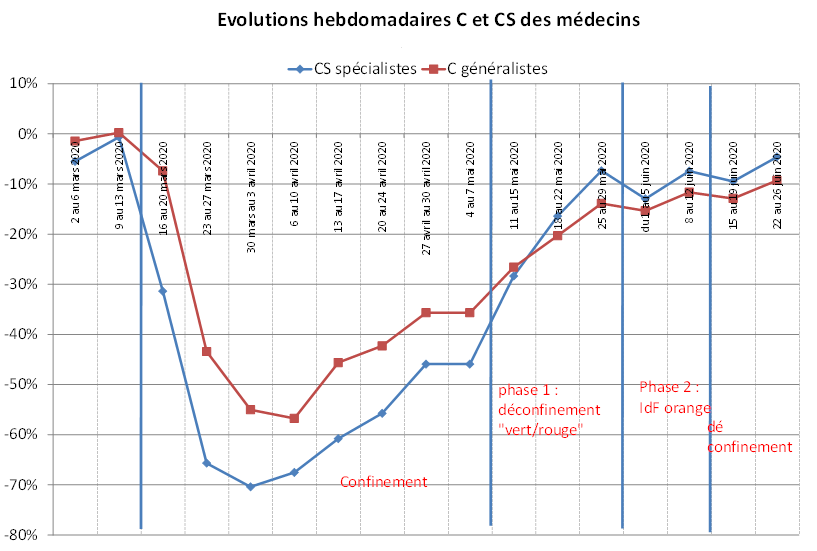
Ainsi que le montre le graphique suivant, les incitations gouvernementales à se tourner vers les médecins traitants n'ont commencé à produire des effets qu' à partir de la semaine du 6 avril, soit avec près de trois semaines de retard .
Source : DGOS
Ainsi, là où elle a pu s'organiser, l'intervention des professionnels libéraux a davantage bénéficié de la coordination autonome des acteurs de terrain que d'une impulsion lancée au niveau central. En effet, à l'exception notable du recours à la téléconsultation , l'intervention des professionnels libéraux en amont des hospitalisations a essentiellement dépendu d'initiatives locales , à la pérennité et à l'extension souhaitables.
a) Un recours facilité à la téléconsultation : une solution nécessaire mais non suffisante
Par décret du 9 mars 2020 285 ( * ) , ont été adaptées les conditions de prise en charge des actes de télémédecine par l'assurance maladie pour les personnes atteintes ou potentiellement infectées par la covid-19. Ces dernières ont ainsi pu bénéficier d'une dérogation à la convention médicale, qui prévoyait l'obligation pour le patient d'avoir rencontré physiquement le médecin téléconsultant au moins une fois avant la téléconsultation.
Les actes de téléconsultation réalisés par téléphone pour les patients présentant les symptômes de l'infection ont été pris en charge à 100 % par l'assurance maladie . Il en a été de même pour les actes de télésuivi réalisés par des infirmiers libéraux.
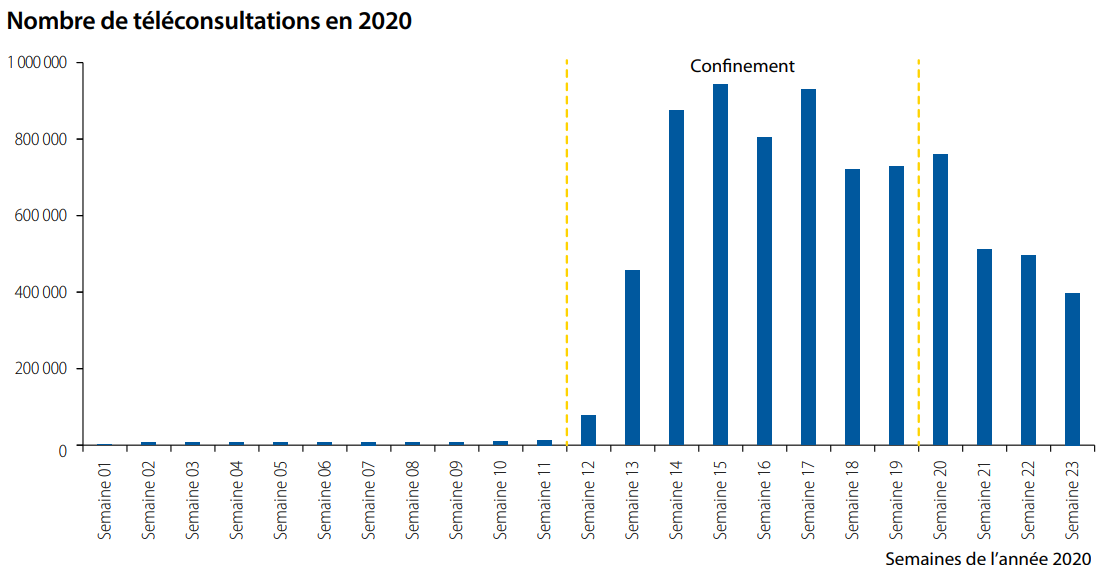
Sur l'échantillon des médecins libéraux consultés par la commission des affaires sociales du Sénat en avril 2020, 70 % déclarent avoir eu recours à la télémédecine, dont 34 % avec des difficultés . D'après la caisse nationale d'assurance maladie (Cnam), la semaine du 23 mars, ce sont près de 29 000 médecins libéraux qui ont facturé au moins une téléconsultation soit environ 1 médecin sur 3 avec 480 000 téléconsultations. À fin mars, ce sont désormais plus de 920 000 téléconsultations qui ont été réalisées.
Source : Cnam
Malgré les avantages certains qu'a présentés ce recours facilité au télésoin, les rapporteurs soulignent la persistance d'importantes réticences parmi les praticiens qui, dans leur grande majorité, estiment irremplaçable le contact physique du patient. D'autres phénomènes liés à la couverture numérique de certains territoires ou au mode de facturation - certains sites de téléconsultation utilisés par les spécialistes ne fonctionnant qu'avec une carte de crédit, les patients habitués au tiers payant total ont pu se sentir pénalisés - ont été relevés.
b) Des coopérations entre libéraux et hospitaliers, essentiellement portées par les acteurs locaux, et trop peu répandues
De façon générale, il importe de souligner que l'organisation des professionnels libéraux lors de la « première vague » a largement dépendu de leurs initiatives particulières . L'un des exemples les plus marquants de ces initiatives réside dans les « centres locaux de consultations covid » dits également « covidromes ».
Généralement portées par un ou plusieurs médecins généralistes, ces structures, souvent adossées à des établissements de santé et fonctionnant comme une forme de « sas » préalable , ont accueilli les patients potentiellement atteints et orientés par les SAMU-centre 15 ou par leur médecin traitant, en alternative au cabinet de ville trop susceptible de contamination. Elles y ont proposé des consultations et des dépistages, ainsi qu'un premier diagnostic, qui pouvaient utilement servir au désengorgement des établissements.
Ces structures ont été montées grâce à l'appui des collectivités territoriales (essentiellement les communes) pour la mise à disposition d'un local, mais aussi des ARS pour la distribution d'équipements adaptés (ou du GHT lorsque les covidromes relevaient d'une initiative hospitalière).
Saluées par les fédérations hospitalières comme par les représentants des professionnels libéraux comme un emblème de la coopération ville-hôpital , leur déploiement a fortement varié selon l'implication personnelle de leurs acteurs ainsi que les facilités apportées par les ARS. Elles n'ont en revanche fait l'objet d' aucun accompagnement du niveau central : en effet, comme l'indique la DGOS, « les ARS ont eu toute latitude pour organiser, selon les besoins exprimés dans les territoires, des « centres covid ambulatoires » [...] qui sont venus en complément des dispositifs existants et non en substitution » 286 ( * ) .
Si les rapporteurs saluent cet effort de subsidiarité, indispensable considérant les dynamiques variables de l'épidémie selon les territoires, ils déplorent en revanche que les ARS n'aient pas reçu de consigne uniforme quant à la mise en place des covidromes . En effet, l'un des principaux problèmes auquel ces initiatives se sont heurtées a été leur mode de création et leur modèle financier . Comme structure de soins, leur création est restée soumise à l'autorisation de l'ARS, dont les délais de réponse ont été souvent déplorés par les professionnels. Quant aux modalités de rémunération des professionnels de santé qui s'y sont engagés, elles n'ont jamais été vraiment clarifiées : alors que certains syndicats de professionnels appelaient au versement d'une rémunération forfaitaire, le maintien d'une rémunération à l'acte par l'assurance maladie semble avoir été privilégié.
Dans quelques cas, l'absence de consensus autour de la rémunération des professionnels intervenant en covidromes a mené à la fermeture de ces structures . En Charente-Maritime, médecins et infirmiers ont dû stopper les interventions de quatre centres, faute d'un accord trouvé avec l'ARS de Nouvelle-Aquitaine, qui proposait une rémunération de seulement 12 euros par acte pour les paramédicaux, soit bien en-deçà des taux pratiqués en cas de réquisition de personnel. La fermeture de ces centres a logiquement conduit à la réorientation des patients vers les urgences hospitalières.
A contrario , dans d'autres territoires de santé particulièrement bien intégrés, la mission de ces covidromes a pu être partiellement ou totalement remplie par les membres des communautés professionnelles territoriales de santé (CPTS) .
L'exemple le plus abouti de cette coopération ville-hôpital autour d'une prise en charge préalable et alternative à l'hospitalisation reste sans doute l'application Covidom , lancée par l'AP-HP avec le soutien de l'ARS d'Île-de-France.
Covidom : l'exemple d'une coopération
réussie entre ville et hôpital
en
Île-de-France
L'audition conjointe de M. Martin Hirsch, directeur général de l'AP-HP, et de M. Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, a permis d'éclairer la commission d'enquête sur les conditions de mise en oeuvre de Covidom 287 ( * ) .
Dès le 1 er mars , l'application Covidom a été mise en place un système commun entre l'hôpital et la ville pour pouvoir suivre des patients n'ayant pas besoin d'être hospitalisés à domicile avec leur médecin traitant en lien avec des médecins hospitaliers. Elle a ainsi pu bénéficier à près de 70 000 patients .
Un médecin généraliste sur deux a participé à ce dispositif qui a constitué une innovation majeure, décisive durant la crise concernant l'engorgement des établissements de santé. Une enquête a été faite sur 10 000 patients suivis sur Covidom : 40 % d'entre eux répondent que, sans l'application, ils seraient allés aux urgences . Cette initiative a reçu le soutien financier de l'ARS, afin que l'application soit gratuitement mise à la disposition des médecins et des établissements de santé franciliens.
Selon le directeur général de l'AP-HP, la réussite de l'application tient à l'implication ex ante des professionnels libéraux dans sa mise en oeuvre. En effet, « contrairement aux habitudes, on n'a pas d'abord défini des dispositifs, puis demandé aux médecins de ville s'ils voulaient monter à bord. Dès la décision de créer Covidom le 1 er mars, nous avons eu le président de l'URPS au téléphone pour savoir s'il voulait participer à la conception du dispositif ».
De l'ensemble de ces initiatives, trop peu nombreuses mais globalement porteuses de résultats probants et décisifs dans la prévention de l'engorgement des structures hospitalières, les rapporteurs observent avec perplexité qu' elles ont été lancées en ordre dispersé, laissées à la pleine appréciation des ARS sans qu'aucune ligne directrice ne leur soit fournie à cet égard par les autorités ministérielles .
Elles n'ont globalement pu empêcher l'essentiel du flux des patients de se diriger vers les structures hospitalières.
3. Le grand redéploiement de l'offre hospitalière : la réactivité des acteurs malgré les embûches administratives
a) Une explosion du nombre d'hospitalisations
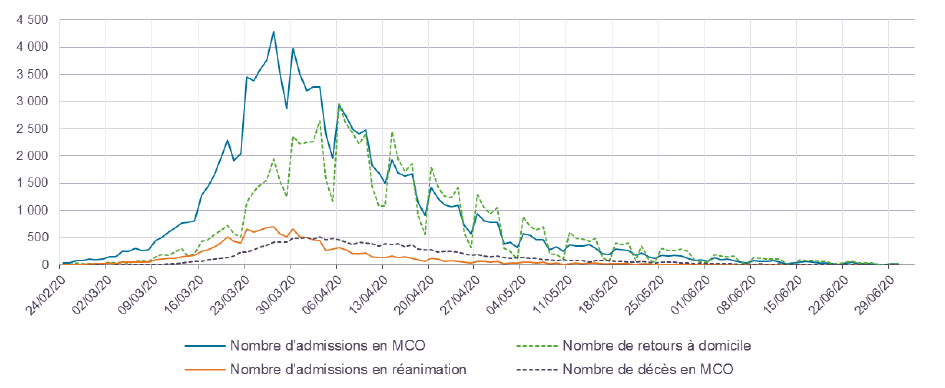
Le graphique ci-dessous, fourni par la DGOS, illustre l'accélération subite des admissions à l'hôpital des cas de covid-19 à partir de mi-mars , dont l'évolution connaît une décrue significative à partir du début du mois d'avril jusqu'à la fin du mois de mai.
Évolution des admissions des patients covid-19
(hors séances),
des retours à domicile et des
décès en MCO, du 24 février au 30 juin
Source : DGOS, d'après les données de l'ATIH
Du 1 er janvier au 2 juillet 2020, près de 131 200 hospitalisations de patients atteints de covid-19 ont été enregistrées. Ainsi que l'indique la DGOS dans une note transmise aux rapporteurs, c'est entre le 25 mars et le 20 avril que l'occupation des établissements de santé par les patients covid-19 a été la plus forte, avec un niveau observé de plus de 20 000 hospitalisations quotidiennes.
Sur ces plus de 130 000 hospitalisations, plus de 105 700 ont fait l'objet d'une prise en charge spécifique pour affection de l'appareil respiratoire, sans passage en service de réanimation. Les deux tiers de ces hospitalisations ont été précédés d'un passage en service d'urgence.
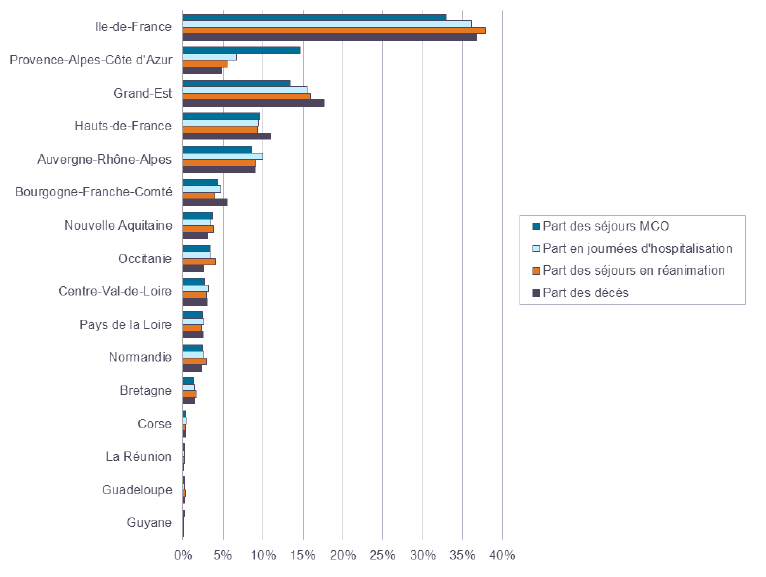
Sur l'ensemble de la période, l'essentiel des hospitalisations s'est concentré sur trois régions : l'Île-de-France, Provence-Alpes-Côte d'Azur et le Grand Est.
Répartition de l'activité
hospitalière des patients covid-19
entre le 1
er
janvier et
le 30 juin
Source : DGOS
b) La multiplication des places disponibles en réanimation : une réussite globale en termes de capacités mais au prix de déprogrammations
À partir du 12 mars 2020, les directions hospitalières, sous l'égide des ARS, se sont livrées à des extensions sans précédent de leurs capacités de réanimation, en mobilisant leurs unités de soins continus (USC) et de soins intensifs (USI). Ces conversions de services ont imposé d'importantes hausses de moyens matériels et humains, notamment l'équipement de chaque lit de réanimation en respirateur et la présence continue d'un professionnel de santé formé en soins de réanimation .
Avant le 12 mars, la capacité de réanimation s'élevait à 5 130 lits, dont 4 350 dans les établissements publics, 550 dans le privé lucratif et 230 dans le privé non lucratif. Les augmentations des capacités de réanimation nécessaires à l'absorption de la demande de soins au cours de la crise figurent dans le tableau suivant.
Capacités en lits de réanimation adultes tous secteurs confondus
|
Avant 12/03 |
25/03 |
05/04 |
10/04 |
15/04 |
01/05 |
15/05 |
01/06 |
15/06 |
30/06 |
|
|
Capacité en lits de réanimation |
5 130 |
7 400 |
9 459 |
10 291 |
10 705 |
10 145 |
10 073 |
9 181 |
8 260 |
6 713 |
Source : DGOS, FHF, Fehap et FHP
Ainsi, du déclenchement du « plan blanc » jusqu'au pic hospitalier observé autour du 15 avril, les capacités d'accueil en réanimation ont été plus que doublées . Comme le soulignent les représentants des médecins réanimateurs auditionnés par la commission d'enquête, ce doublement a notamment été permis par « la déprogrammation massive [qui] a libéré des professionnels, notamment des médecins anesthésistes-réanimateurs et des infirmiers anesthésistes diplômées d'État qui, par la plasticité de leur formation, ont concentrant leurs activités sur la réanimation, apportant à celle-ci un renfort salutaire » 288 ( * ) .
L'audition des sociétés savantes de réanimation chiffre à 70 le nombre supplémentaire d'internes en réanimation chaque année (contre 130 demandés), pour un total estimé à 2 710 MIR et 2 420 MAR . Le syndicat national des infirmiers-anesthésistes chiffre à 10 843 le nombre d'infirmiers-anesthésistes diplômés d'État (IADE) en décembre 2019.
MIR et MAR
Derrière la mobilisation générale des professionnels de santé de réanimation, plusieurs métiers distincts ont en réalité été à l'oeuvre. L'offre hospitalière de soins a essentiellement sollicité deux disciplines :
- la médecine intensive-réanimation (dite MIR), qui « prend en charge les défaillances d'organes dans un contexte médical. Elle est exercée en CHU dans des services de médecine intensive-réanimation à côté des réanimations chirurgicales et dans les hôpitaux de plus petite taille » ;
- l' anesthésie-réanimation-médecine périopératoire (dite MAR), qui comporte « l'anesthésie et la prise en charge non chirurgicale des patients chirurgicaux et polytraumatisés durant leur hospitalisation ».
La prise en charge des formes graves de la covid-19, en raison de leur dominante pneumopathologique, a d'abord mobilisé les MIR, dont c'est le coeur de métier. Les MAR, dont la formation spécialiste intègre de la réanimation, s'orientent pour les trois quarts d'entre eux, à l'issue de cette dernière, vers de l'anesthésie. Ce sont eux qui, en raison de la proximité de leur exercice et de la déprogrammation de leurs activités, ont naturellement fourni le plus gros contingent de renforts au cours de la première vague.
D'après le professeur Éric Maury, président de la société de réanimation de langue française (SRLF), on a pu observer qu'au sein des équipes de réanimation, la prise en charge différait selon la dominante MIR ou MAR des professionnels de soins 289 ( * ) .
Face à ces capacités augmentées, le chiffre des admissions en réanimation au cours de la « première vague », porté à 15 300 sur la période du 1 er janvier au 2 juillet , a atteint son pic autour du 8 avril, totalisant 7 148 patients 290 ( * ) , soit en-deçà du capacitaire global. À l'échelle nationale (uniquement), il semble donc que les besoins aient été couverts.
Par ailleurs, comme le souligne la DGOS, le circuit d'approvisionnement en respirateurs artificiels , normalement assuré par les établissements de santé , a été doublé par la constitution d'un stock national . Ainsi, aux acquisitions particulières de 1 032 appareils , sont venues s'ajouter à partir du 15 mars des commandes d'État de 1 631 respirateurs de réanimation d'une part (pour un montant de 28,5 millions d'euros), et de 8 000 respirateurs légers Osiris 3 d'autre part (pour un montant de 35 millions d'euros) 291 ( * ) . L'acquisition de ces derniers, auprès du fabricant Air Liquide, a donné lieu à plusieurs polémiques quant à leur efficacité pour le traitement des formes les plus graves de la maladie. Le ministère de la santé avait alors rappelé, par communiqué de presse, que « leur usage en service de réanimation, en cas d'indisponibilité de respirateurs plus lourds et en dernier recours, avait été validé par les deux sociétés savantes françaises de réanimation ».
Ainsi, il est incontestable aux yeux des rapporteurs que le redéploiement capacitaire des unités de réanimation puisse être qualifié, à partir de la mise en oeuvre du « plan blanc » seulement , de réussite globale . À ce titre, les comparaisons internationales , engagées notamment avec l'Allemagne et dont les conclusions ont fréquemment été défavorables à la France, doivent être réinterprétées.
Comptabilité des unités de réanimation : la comparaison France-Allemagne
D'après la DGOS, il existe en France trois catégories de soins dits « critiques » fixées par le code de santé publique :
- les unités de « réanimation » destinées à des patients qui présentent ou sont susceptibles de présenter plusieurs défaillances viscérales aiguës mettant directement en jeu le pronostic vital ;
- les unités de « soins intensifs » (USI) destinées à des patients qui présentent ou qui sont susceptibles de présenter une défaillance aigüe d'un organe spécifique et mettant directement en jeu à court terme leur pronostic vital ;
- les unités de « surveillance continue » (USC) destinées à la prise en charge des malades qui nécessitent, en raison de leur état ou du traitement qui leur est appliqué, une observation clinique et biologique répétée et méthodique.
Bien souvent, dans les comparaisons internationales, les lits de réanimation et de soins intensifs sont regroupés par l'OCDE dans la catégorie « intensive care » avec une exclusion des lits surveillance continue. Ceci entraîne en général une sous-estimation de la capacité française de prise en charge des patients dans des soins critiques , au sens large, notamment par rapport à l'Allemagne. Ainsi, l'OCDE, dans un rapport d'avril 2020, évalue la capacité française en « intensive care » à 16,3 lits pour 100 000 habitants contre 33,9 pour l'Allemagne.
Or, ce chiffre ne tient pas compte des USC, dont les chiffres ont été communiqués aux rapporteurs par les fédérations d'établissements : 3 500 lits dans le public, 3 000 dans le privé lucratif et 590 dans le privé non lucratif. Ce total de 7 090 fournit une capacité française supplémentaire de 10,9 lits pour 100 000 habitants, portant la capacité française totale à 27,2 lits pour 100 000 habitants, soit la troisième position de l'OCDE après l'Allemagne et l'Autriche .
Si les rapporteurs rejoignent volontiers la DGOS dans son appréciation globale selon laquelle « le système français n'a pas manqué de lits disponibles de façon globale dans le contexte de la crise de mars à mai 2020 puisqu'en permanence étaient disponibles entre 1 000 et 2 000 lits sur le territoire » 292 ( * ) , ils portent un regard beaucoup plus nuancé sur la bonne allocation de cette offre, essentiellement pilotée au moins jusqu'au pic épidémique par le niveau central, aux besoins localement exprimés . Outre l'exemple longuement évoqué du Grand Est, victime d'une réaction bien trop tardive, plusieurs rigidités dans le déploiement de la réponse sanitaire ont par ailleurs gravement atténué son efficacité.
c) L'enjeu des circuits d'informations : l'impossibilité de disposer de disposer de données fiables en temps réel
Si la capacité globale des soins de réanimation a su réagir de façon satisfaisante à l'expansion des besoins (« top-down »), les rapporteurs constatent que le suivi individuel des hospitalisations, entendu à l'échelle de l'établissement de santé, a présenté d'importantes lacunes qui ont fortement diminué la qualité du pilotage « bottom-up » par le ministère de la santé, notamment en matière d'allocation de matériel et de personnel.
Du constat même de la DGOS, « l'hétérogénéité des systèmes d'information au sein des établissements (principe d'autonomie pour le choix de l'éditeur) » 293 ( * ) est à l'origine de plusieurs difficultés, au rang desquelles figurent notamment la consolidation tardive des informations sur capacitaire installé par secteur et la quantification des déprogrammations.
Durant la crise, trois systèmes d'informations distincts ont été mobilisés par les établissements de santé pour assurer le suivi chiffré de l'épidémie avec, pour chacun d'entre eux, de notables difficultés.
• En premier lieu, chaque établissement se doit d'alimenter, en tout temps, un répertoire opérationnel de ressources (ROR) mis à la disposition des ARS, afin de leur permettre d'avoir à l'échelon régional une connaissance d'ensemble des capacités et des lits disponibles. C'est à l'aide de cet outil particulier que les besoins capacitaires devaient être agrégés pour être transmis au niveau central et pour décider notamment de l'opportunité des transferts sanitaires.
Un premier problème a été relevé par la Fehap 294 ( * ) : la matrice des ROR diffère selon les régions , ce qui interdit a priori toute consolidation nationale pertinente et empêche leur interopérabilité. Le remplissage du ROR, non automatisé, est par ailleurs fortement consommateur de temps humain.
Plus grave semble avoir été son caractère non contraint , relevé par le docteur Marc Noizet, chef du service d'urgences de l'hôpital Muller de Mulhouse : selon lui, il y a eu « une problématique d'appropriation [de cet outil] tant par les utilisateurs que par les instances régionales qui le pilotent ; de ce fait, il était inopérant et, au début de la crise, chaque établissement devait passer de multiples coups de téléphone aux autres établissements pour trouver des lits disponibles. Que de temps perdu ! » 295 ( * ) .
Il découle de ces lacunes une conclusion malheureusement sans appel : le recours au ROR n'a pas permis la collecte d'une information en temps réel des capacités disponibles , elle-même ne pouvant donc répondre de façon satisfaisante aux besoins exprimés. Autrement dit, l'élan capacitaire engagé à partir du 12 mars ne s'est pas accompagné des outils nécessaires à son suivi sur le terrain .
• En deuxième lieu, chaque établissement de santé a été contraint de renseigner, à des fins épidémiologiques, un système d'informations spécifique relatif à la prise en charge des patients atteints de covid-19 .
Créé à la suite des attentats commis à Paris en novembre 2015 afin d'assister le plus efficacement possible les victimes, ce système d'identification et de suivi des victimes d'attentats et de situations sanitaires exceptionnelles (Sivic) n'a pas vocation, en circonstances exceptionnelles, à se substituer aux systèmes d'informations qui régissent le suivi sanitaire de la personne en temps normal par son équipe de soins (PMSI en établissement de santé), mais à fournir aux pouvoirs publics gestionnaires de la crise un ensemble de données susceptibles de les éclairer dans le pilotage sanitaire de l'événement .
SIVIC
La loi de financement de la sécurité sociale (LFSS) pour 2017 a créé l' article L. 3131-9-1 du CSP , dont la teneur prévoit qu'en cas de situation sanitaire exceptionnelle ou tout événement de nature à impliquer de nombreuses victimes, les « informations strictement nécessaires à l'identification des victimes et à leur suivi [...] sont recueillies dans un système d'identification unique des victimes ».
Ce système d'informations spécifique n'est déclenché qu'en cas de déploiement par le préfet, sur habilitation ministérielle, du dispositif Orsan.
Aux termes de l'article R. 3131-10-2, les données sont collectées et enregistrées par les personnels des établissements de santé prenant en charge les victimes. Dans sa réponse au questionnaire des rapporteurs, la Fehap a déploré que le déploiement de Sivic ne concerne que les établissements de médecine, chirurgie et obstétrique (MCO) , et non ceux assurant des soins de psychiatrie, d'hospitalisation à domicile (HAD), des soins de suite et de réadaptation (SSR) ou encore de l'accueil médico-social, relevant ainsi que « les établissements exclus de Sivic devaient répondre aux exigences de remontées d'informations définies au niveau de l'ARS ce qui a généré de grandes disparités » 296 ( * ) .
Par ailleurs, l' accès au système d'informations n'est ouvert qu'aux ARS ainsi qu'aux agents du ministère chargé de la santé et des ministères de l'intérieur, de la justice et des affaires étrangères nommément désignés et habilités. Les personnels de Santé publique France, pourtant chargée d'une mission de surveillance épidémiologique, ne sont pas mentionnés .
Par ailleurs, les extractions des données Sivic fournies aux rapporteurs par la DGOS font peser un doute important sur la qualité de l'information fournie en temps réel.
Comparaison des capacités en lits de
réanimation
et des hospitalisations en réanimation
|
Date |
05/04 |
10/04 |
15/04 |
01/05 |
|
Capacité en lits de réanimation |
9 459 |
10 291 |
10 705 |
10 145 |
|
Hospitalisations en réanimation d'après Sivic |
6 317 (2 avril) |
6 933 (9 avril) |
6 321 |
3 951 (30 avril) |
Source : DGOS
Ce décalage important entre capacités et besoins est d'autant plus inexplicable que la DGOS a explicitement indiqué que les hospitalisations en réanimation englobaient unités de réanimation, USI et USC. Cette assertion est néanmoins contredite par le directeur général de l'AP-HP, selon lequel « Sivic ne permet pas de distinguer les places de réanimation et d'USC, ce qui a pu entraîner des différences d'appréciation entre les établissements » 297 ( * ) . Le hiatus figurant au tableau ci-dessus, qui pourrait donc s'expliquer par l'absence de prise en compte des USC par Sivic, achève d'illustrer l'incapacité notable des systèmes d'informations existants à fournir des données de qualité en temps réel .
• Enfin - troisième canal d'information - les établissements de santé ont été contraints, en plus de Sivic, d'alimenter leurs bases de données de droit commun via le PMSI, à l'aide de nouveaux codes spécifiques à la covid-19 mis en place par la DGOS au cours du mois d'avril. Une fois ce codage défini, les établissements ont été soumis à une accélération des demandes de remontées d'activité, « sur la base d'un format différent des remontées habituelles, générant une charge supplémentaire très lourde pour les équipes et notamment les directions de l'information médicale (DIM), avec des soucis d'exhaustivité » 298 ( * ) .
Outre l'important surcroît de travail demandé par l'actualisation des PMSI, dont le contenu doublonnait Sivic à certains égards, la FHF a signalé aux rapporteurs « des demandes de remontées de données nominatives via des supports non sécurisés et ne permettant pas de garantir le secret médical (envoi de fichiers Excel nominatifs par courriel) » 299 ( * ) , vraisemblablement de la part des ARS.
Ainsi, d' importantes carences , occultées par le succès observé à l'échelle macroscopique des redéploiements d'activités, apparaissent si l'on se penche sur l' évaluation des besoins en temps réel et sur l' efficacité des circuits d'information censés renseigner les gestionnaires de crise sur l'évolution territoriale de l'épidémie à l'hôpital. Comme l'indique la DGOS, « la crise de la covid-19 a mis en relief le besoin d'améliorer l'intégration automatisée de données entre les établissements et le ROR pour alléger la charge de travail en établissement ».
Les rapporteurs souhaitent en outre remarquer que ces circuits, strictement hospitaliers, n'ont que très faiblement communiqué avec ceux ouverts aux professionnels de santé libéraux , qui ont publié à partir du 28 mars leur propre recueil de données relatives aux infections respiratoires aiguës (IRA) via le réseau Sentinelles . Ainsi, pour la semaine du 16 au 22 mars, 41 836 nouveaux cas de patients atteints de covid-19 ont été recensés par ce canal, avec un suivi hospitalier dans environ 36 % des cas.
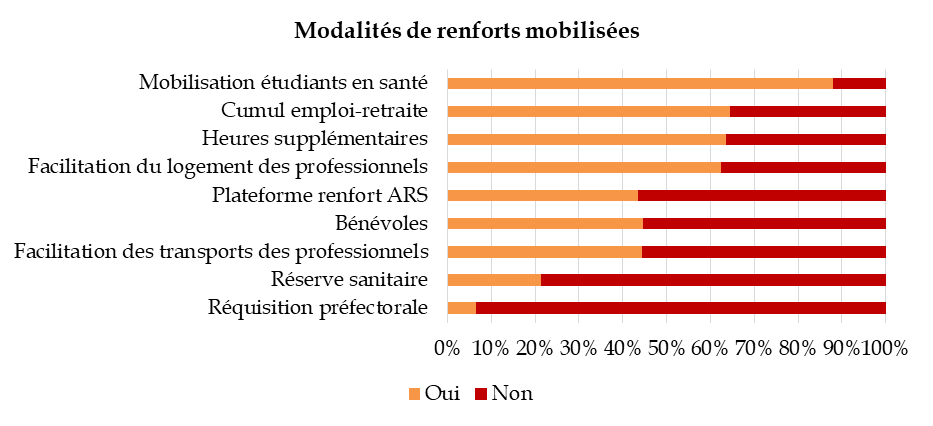
d) La difficile mobilisation des renforts
Le contexte épidémique a nécessité le déploiement de renforts humains importants , en particulier dans les régions les plus touchées afin d'assurer la montée en puissance des services de réanimation, de permettre le repos des personnels soignants fortement mobilisés et de pallier le fort absentéisme de personnels dans les établissements de santé.
Cinq degrés de renfort, au succès fort inégal, ont pu être identifiés. En premier lieu, le renfort interne à l'établissement concerné , permis par les déprogrammations d'activités. Ensuite, et très largement, les outils mobilisés par les ARS des régions les plus impactées pour organiser des renforts intrarégionaux à partir des viviers de volontaires disponibles, laissant le centre de crise sanitaire assurer la coordination des renforts interrégionaux et la mobilisation des réservistes sanitaires en lien avec Santé publique France. Le dernier degré de renfort, seul à être contraignant sur décision du préfet de département, est celui de la réquisition .
D'après une enquête menée par la FHF auprès de 200 établissements publics de santé, les leviers internes et intrarégionaux ont été, de loin, les plus mobilisés.
Source : FHF
Deux grandes difficultés ont été éprouvées à l'occasion de ces renforts :
- la première, signalée tant par les fédérations que par les professionnels, concerne « l' adéquation des profils des professionnels inscrits avec les besoins sur le terrain » 300 ( * ) . Compte tenu des besoins très spécifiques exprimés par les établissements les plus saturés (infirmiers en réanimation, médecins réanimateurs, épidémiologistes), les ressources redéployées dans le strict cadre régional n'ont pas toujours été suffisantes ou pertinentes ;
- la seconde, plus spécifiquement soulevée par les internes hospitaliers , et particulièrement sensible en ce que la mobilisation des étudiants en santé a constitué la première variable de renfort sanitaire, concerne le financement du poste d'interne lorsque celui-ci change d'hôpital .
En temps normal, ce dernier est financé, au cours d'un stage de 6 mois, et pour moitié, par l'hôpital dans lequel il est affecté sur les recettes de la tarification à l'activité (l'autre moitié étant directement financée par l'ARS). Or, d'après l'intersyndicale nationale des internes (ISNI), la DGOS n'a jamais clarifié les ambiguïtés suscitées par le changement d'affectation d'interne durant la crise, à l'occasion duquel « son ancien hôpital continue à toucher cet argent, et le nouvel hôpital ne touche rien » 301 ( * ) . Le syndicat des internes des hôpitaux de Paris (SIHP) dénonce ainsi des situations en Île-de-France d' internes n'ayant pas été payés pendant les deux mois de l'épidémie .
Les rapporteurs souhaitent par ailleurs souligner que cet investissement des internes hospitaliers dans les renforts sanitaires intrarégionaux semble s'être organisé sans bénéficier de la coordination des autorités sanitaires . Le SIHP signale en effet que « dès le 16 mars, à l'instar de nos collègues internes de la région Grand Est, [les internes d'Île-de-France ont] proposé à l'ARS de [s'] organiser [eux-mêmes] pour recenser les internes volontaires pour aller aider dans les services en difficulté » 302 ( * ) . En effet, le chiffre des renforts sanitaires intrarégionaux en Île-de-France retenu par la DGOS (500 transferts 303 ( * ) ) n'inclut manifestement pas l'effort fourni par les internes (600 transferts 304 ( * ) ), soulevant ainsi une lacune importante dans le pilotage de la ressource.
Concernant les autres leviers de renfort (transferts interrégionaux et réserve sanitaire), la coordination devait normalement en être assurée par le centre de crise sanitaire en lien avec Santé publique France. Ces renforts particuliers ont mobilisé, sur l'ensemble du territoire, un peu plus de 2 000 professionnels de santé', dont 595 ont été affectés en Île-de-France, 290 dans le Grand Est, 289 dans les Hauts-de-France et 530 en Guyane . Les rapporteurs rappellent néanmoins que la récupération des renforts interrégionaux par le niveau central n'a été effective qu'à partir du déclenchement du « plan blanc » et qu'avant cette date, l'ARS du Grand Est y avait déjà eu amplement recours.
L'échec de la mobilisation de la réserve sanitaire
Animée par Santé publique France, la réserve sanitaire est une communauté de professionnels de santé volontaires et mobilisables, comprenant 40 000 inscrits dont 62 % d'infirmiers et d'aides-soignants et 30 % de professionnels médicaux, pharmaceutiques et scientifiques.
À partir du déclenchement du « plan blanc », il était possible aux ARS de transmettre leurs besoins à Santé publique France, qui centralisait les demandes et contactait alors la réserve sanitaire en conséquence.
Les difficultés engendrées par cette procédure se sont très rapidement révélées : le 28 mars, alors que s'annonçait le pic de l'épidémie, seuls 630 réservistes avaient été déployés, malgré 19 000 actes de candidatures . Plusieurs facteurs sont en cause : le sous-dimensionnement du serveur informatique de la réserve, le caractère réduit de son équipe permanente (8 personnes), la lourdeur du processus de déploiement qui exige un premier relais entre ARS et établissements, puis entre ARS et réserve sanitaire.
C'est en réaction à ces lacunes que les ARS se sont rapidement dirigées vers des solutions de plateformes intrarégionales, du type « renfort covid ». Ces outils ont l'avantage de mettre directement en contact les établissements de santé entre eux et de les laisser procéder aux vérifications de compétences.
Dès 2010, la Cour des comptes dans un rapport sur l'Éprus avait estimé que les difficultés de recrutement de la réserve sanitaire devaient faire « envisager une réorientation profonde tendant à la décentralisation des recrutements ».
Ultime levier du renfort sanitaire, la réquisition préfectorale : en application de l'article 12-1 du décret du 23 mars 2020 305 ( * ) , le préfet de département peut procéder aux réquisitions de toute personne nécessaire au fonctionnement de ces établissements, notamment des professionnels de santé. Sur le fondement de cet article, les ARS peuvent ainsi proposer au préfet la réquisition de professionnels de santé (médecins et infirmiers) libéraux (conventionnés ou non), salariés de centres de santé ou de centres thermaux, exerçant en administration publique, retraités ou en cours de formation. Ce recours n'a jamais été enclenché .
Des interprétations diverses ont pu être livrées de ce choix de ne pas recourir à la réquisition . La DGOS, s'appuyant toujours sur les données globales, indique aux rapporteurs que la capacité en lits de réanimation ayant toujours été, à l'échelle nationale, supérieure aux besoins, les transferts intra ou interrégionaux fournissaient des ajustements suffisants 306 ( * ) . L'ISNI livre une analyse très différente, spécifique aux internes hospitaliers : aux termes de l'arrêté du 28 mars 2020 307 ( * ) , « les personnes réquisitionnées sont payées et les grilles de rémunération sont supérieures au SMIC horaire » 308 ( * ) , situation présentant moins d'avantages financiers que celles d'internes simplement réaffectés.
4. L'hôpital public favorisé : un reproche récurrent à relativiser
a) Une prise en charge logiquement concentrée sur le secteur public
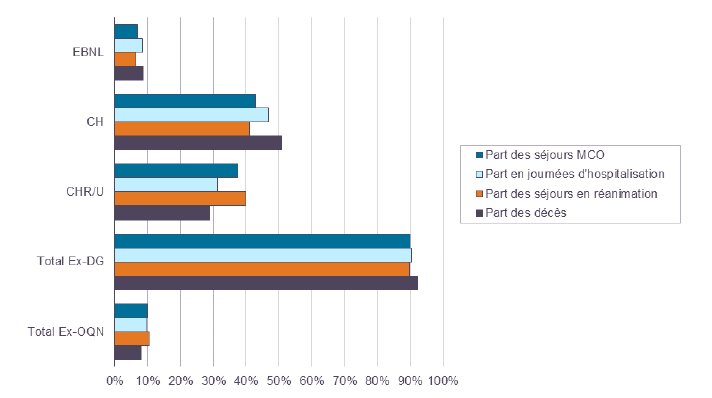
S'il est un sujet sur lequel le consensus n'est pas acquis, c'est celui de l'implication du secteur hospitalier privé (lucratif et non lucratif) à la gestion de l'épidémie. Les témoignages reçus par la commission d'enquête à cet égard se sont fréquemment montrés contradictoires, conduisant les rapporteurs à privilégier une analyse par activité de soins , et non par nature juridique .
Considérant les données consolidées sur les admissions en services de réanimation, il est incontestable que le secteur public, qui concentre l'essentiel de l'équipement de réanimation (et plus particulièrement les équipes MIR), a très majoritairement pris sa part à la prise en charge de l'épidémie .
Répartition des hospitalisations et décès des patients covid-19 par catégorie d'établissement (du 1 er janvier au 30 juin 2020)
Source : DGOS
Note de lecture : le secteur public se compose des données CH et CHR/U ; le secteur privé non lucratif se situe au chiffre EBNL (la somme du public et du privé non lucratif donnant le « total ex-DG ») ; le secteur privé lucratif correspond au « total ex-OQN ».
D'après les données transmises par la DGOS, les séjours en réanimation, sur la période comprise entre le 15 mars et le 30 avril , se sont répartis entre 80 à 84 % pour le secteur public, 10 à 13 % pour le privé lucratif et 6 à 7 % pour le privé non lucratif. Cette distribution, à peu près identique à celle des équipements en réanimation par secteur au moment de l'entrée dans la crise, n'illustre donc pas de sur-participation du public et de mise à l'écart du privé délibérée au cours de cette dernière .
L'examen plus détaillé du secteur privé, à raison de l'activité de soins, donne cependant des résultats plus mitigés. En effet, il ressort d'une audition de praticiens hospitaliers par la commission d'enquête que les cliniques privées ont été diversement mobilisées selon leur spécialité : alors que le docteur Albert Birynczyk, président du syndicat national des urgentistes de l'hospitalisation privée, affirme que « l'ensemble des établissements privés de France et de leurs personnels se sont très fortement mobilisés » sans avoir « le sentiment d' [avoir été] complètement mis à l'écart », le docteur Bernard Llagonne, chirurgien orthopédique à la clinique d'Épernay, soutient que les « cliniques et les praticiens qui y exercent ont [eu] le sentiment que les hôpitaux [publics] ont souhaité mener seuls la guerre contre la covid-19 » 309 ( * ) .
Selon le docteur Birynczyk, rejoint dans son analyse par la Fehap et par la FHP 310 ( * ) , la coopération entre le public et le privé a été globalement facilitée par l'impulsion des ARS .
Il n'en demeure pas moins qu'une impression légitime, mais discutable, de discrimination par le statut s'est fait jour, que les rapporteurs expliquent par deux facteurs :
- la mobilisation privilégiée, au sein des établissements privés, de ceux dotés de services d'urgence ou de réanimation , dont il apparaît clairement qu'elle a été équivalente à celle des établissements publics. Contre les apparences, le véritable critère de mobilisation n'a donc pas été le statut juridique de l'établissement, mais son degré de préparation à accueillir des patients atteints d'une infection respiratoire 311 ( * ) ;
- l'organisation des circuits d'approvisionnement en EPI des établissements de santé autour de l'établissement-support des groupements hospitaliers de territoire (GHT) , majoritairement composés d'établissements publics et souvent organisés autour d'un CHU. Cette désignation du GHT comme maille de la répartition des EPI entre établissements a été diversement vécue par les fédérations privées, qui font par ailleurs état de fortes disparités territoriales. Si la Fehap décrit, en Île-de-France, un circuit qui « s'est plutôt bien déroulé » mais, en Nouvelle-Aquitaine, une gestion « très tardive et inégale » 312 ( * ) , la FHP dénonce en bloc l'inopportunité de cette attribution 313 ( * ) : aux yeux de son président, elle a même été « un non-sens absolu » 314 ( * ) .
De façon générale, l'ensemble des fédérations hospitalières, publiques comme privées, ne paraît pas avoir totalement adhéré à la mise en oeuvre de ce circuit d'approvisionnement : aux doléances exprimées par le secteur privé, s'est ajoutée la déploration d'un surcroît de responsabilité par le secteur public 315 ( * ) . Il aurait sans doute été préférable, comme le suggèrent certains acteurs, que les ARS conservent en régie la compétence de l'approvisionnement, afin d'en assurer la transparence et l'équité. Pour autant, la désignation de l'établissement-support du GHT comme responsable de cette mission paraît aux rapporteurs moins imputable au tropisme publico-centré traditionnellement évoqué qu' au choix porté sur l'acteur disposant des plus grandes capacités de stockage .
b) L'attribution tardive des autorisations exceptionnelles, vraie responsable des transferts sanitaires contraints
Bien qu'il semble que l'épidémie ait fourni le cadre d'une coopération réelle entre public et privé (à tout le moins, une concurrence limitée), il demeure un aspect pour lequel l'inégalité s'est inexplicablement maintenue : l'attribution tardive des autorisations exceptionnelles délivrées aux établissements privés souhaitant fournir un service de réanimation .
En effet, à partir du déclenchement du « plan blanc » généralisé (12 mars), le réseau des établissements privés, contraint aux déprogrammations de ses activités non urgentes, a subi, pour ceux d'entre eux qui n'étaient pas dotés de services d'urgences ou de réanimation, une quasi-disparition de son activité.
Or, ce n'est que le 23 mars 2020 316 ( * ) qu'est publié l'arrêté ministériel autorisant les ARS à délivrer aux établissements privés des autorisations exceptionnelles de soins, soit plus de 10 jours après l'activation du « plan blanc » .
Les rapporteurs attribuent ce retard dommageable à la volonté politique alors exprimée de faire découler toute mesure dérogatoire au droit commun du régime de l'état d'urgence sanitaire , dont le principe était adopté le même jour par le Parlement. Or, ainsi que la DGOS l'indique dans les réponses apportées au questionnaire des rapporteurs, la base légale nécessaire à la prise d'un tel arrêté figurait déjà à l'article L. 61229-1 du CSP , aux termes duquel, « en cas de menace sanitaire grave constatée par le ministre chargé de la santé [...] , le directeur général de l'agence régionale de santé peut autoriser pour une durée limitée un établissement de santé à exercer une activité de soins autre que celle au titre de laquelle il a été autorisé ».
Du 12 au 23 mars , les capacités hospitalières de nombreux établissements privés se sont donc trouvées sous-utilisées, en raison d'un délai juridique auquel les pouvoirs se sont inutilement astreints . Ce temps indéniablement perdu, dont les conséquences loin d'être négligeables sont imputables au ministère, a participé du sentiment éprouvé par nombre d'entre eux d'une mise à l'écart.
À compter de cette date, 213 autorisations exceptionnelles leur ont été délivrées 317 ( * ) , dont 94 au titre de soins de réanimation 318 ( * ) .
Aussi, le diagnostic porté par les rapporteurs sur la participation de l'hôpital public à la gestion de la crise reconnaît la mise en oeuvre d'une collaboration réelle entre secteurs, facilitée par les ARS, et attribue le procès en discrimination contre le privé communément intenté aux difficultés réelles engendrées par le retard de l'arrêté ministériel permettant aux établissements privés non dotés de réanimation de rejoindre l'effort .
Les rapporteurs estiment que c'est à la lumière de cette analyse qu'il convient de relire les différentes opérations de transferts sanitaires , indûment qualifiées par certains acteurs d'opérations de communication. Les 26 opérations de transfert (y compris celles précédemment évoquées organisées sous l'égide exclusive de l'ARS du Grand Est) se sont étalées entre le 18 mars et le 5 avril 319 ( * ) , soit précisément durant la période au cours de laquelle les cliniques sans activité ont attendu puis mis en place leur autorisation exceptionnelle de recueillir des patients en réanimation. Outre le passage du pic épidémique à partir de cette date, la mobilisation de l'ensemble des acteurs sanitaires a indéniablement permis d'alléger la pression sur l'offre de soins interne.
c) Une discrimination réelle : le versement de la prime exceptionnelle des soignants
Pourtant, des différences réelles de traitement entre secteurs ont pu être observées à travers le versement de primes exceptionnelles aux soignants , censées compenser l'effort des soignants durant la première vague.
L'article 11 de la loi de finances rectificative du 25 avril 2020 prévoit la possibilité pour les administrations publiques de verser une prime exceptionnelle à « ceux de leurs agents particulièrement mobilisés pendant l'état d'urgence sanitaire pour faire face à l'épidémie de covid-19 afin de tenir compte d'un surcroît de travail significatif durant cette période ».
C'est en application de cet article qu'ont été pris deux décrets du 14 mai 2020 320 ( * ) et du 12 juin 2020 321 ( * ) , dont les dispositions précisent les modalités de versement de la prime exceptionnelle aux personnels soignants des établissements de santé et médico-sociaux de la sphère publique.
Y sont éligibles tous les agents publics et les apprentis, en service effectif (y compris en télétravail) dans les établissements publics de santé. Son montant est de 1 500 euros pour les personnes ayant servi dans les établissements situés dans les départements dits du « premier groupe » (soit les 40 départements les plus touchés par la covid-19) et de 500 euros pour les autres personnels .
Pour répondre aux inquiétudes des personnels soignants du secteur privé (lucratif et non lucratif), le ministre des solidarités et de la santé, dans un courrier à la présidente de la Fehap du 28 mai 2020, a précisé que le « seul critère de versement de la prime [exceptionnelle des soignants] doit être celui de la participation à la gestion de la crise sanitaire ».
En conséquence, la loi de finances rectificative du 30 juillet 2020 322 ( * ) étend le dispositif d'exonération sociale et fiscale au titre du versement d'une prime pour les personnels des établissements sanitaires, médico-sociaux et sociaux privés jusqu'à 1 500 euros. Ces dispositions n'ont fait l'objet d'une traduction réglementaire qu'en novembre 2020 323 ( * ) .
Par ailleurs, comme le signalait la commission des finances lors de l'examen du texte, alors que les décrets du 4 mai et du 12 juin garantissent le versement d'une prime pour l'ensemble des agents publics, pareil versement dans le secteur privé restait soumis au choix des employeurs . Enfin, le versement ne pourra se faire que sous la réserve de l'existence d'un lien contractuel : si les salariés titulaires d'un CDD comme d'un CDI sont concernés, les étudiants médicaux ou paramédicaux n'entrent pas dans le périmètre de la prime exceptionnelle des établissements privés à l'exception de ceux directement rattachés à ceux de ces établissements privés ayant le statut hospitalo-universitaire .
5. Face à la seconde vague, l'absence de réponse à l'épuisement des professionnels
a) L'optimisme inquiétant des institutionnels face aux alarmes exprimées par les acteurs de terrain
À l'heure où les rapporteurs écrivent ces lignes, ils sont contraints de reconnaître une force prémonitoire au tout premier avis publié par le conseil scientifique le 12 mars 2020 : « la réussite de l'endiguement n'est pas en soi la fin de l'épidémie. Du fait d'une immunité insuffisante, il y a un risque de reprise épidémique dès lors que les mesures seront levées. Une deuxième vague pourrait survenir durant l'épidémie hivernale de grippe quand les hôpitaux sont déjà en flux tendu » 324 ( * ) .
Il n'entre pas dans le périmètre d'investigation de la commission d'enquête de se prononcer sur l'amorce de cette seconde vague, que les pouvoirs publics annoncent plus importante et plus meurtrière que la première, mais il relève pleinement du mandat des rapporteurs d'estimer si le système de santé, dont l'activité connaît un rythme soutenu depuis la mi-juin, est suffisamment préparé à ce rebond .
La commission d'enquête, à plusieurs reprises, a montré une certaine surprise face à l' optimisme majoritairement exprimé lors de ses auditions dès le mois de juillet. En effet, tant les acteurs institutionnels que les chefs de service des établissements de santé ont semblé accueillir le phénomène avec une relative sérénité. Le directeur général de l'ARS d'Île-de-France assurait ne pas avoir « hâte d'une deuxième vague pour qu'elle confirme [sa] démonstration, mais [croyait] vraiment que nous serions mieux préparés » 325 ( * ) . Le chef de service de médecine intensive-réanimation du CHU d'Angers, M. Alain Mercat, évoquant l'approvisionnement désormais assuré en matériel de protection individuelle et en tests, n'a pas hésité à affirmer : « le système de santé réagirait-il différemment en cas de seconde vague ? La réponse est oui, sans le moindre doute » 326 ( * ) .
Des échos plus alarmistes sont néanmoins parvenus à l'audition d'acteurs ayant directement éprouvé, pour diverses raisons, les difficultés de la première vague : les professionnels de santé libéraux , les médecins réanimateurs et les internes hospitaliers .
Pour les premiers, les exhortations à une meilleure collaboration entre la ville et l'hôpital, notamment dans la phase de signalement, ne semblent pas avoir produit leurs effets. Le docteur Biltz exprimait ainsi « ses plus grandes inquiétudes pour la rentrée, parce qu'une deuxième vague arrive à bas bruit et que nous n'avons pas tiré assez d'enseignements de la première » 327 ( * ) . Le retour d'un phénomène de saturation des régulations médicales et des établissements de santé , particulièrement préjudiciable au suivi des pathologies saisonnières en seconde partie d'année, pourrait donc être à craindre en cas d'insuffisante mobilisation de la ligne de soins libérale .
Pour les seconds, exerçant à l'hôpital, la crainte exprimée est celle d'une considération trop faible de l'effort réalisé et de l' épuisement des professionnels intervenus durant la première vague.
b) Une force de travail insuffisamment renouvelée, imposant de nouvelles déprogrammations de soins
Le constat partagé par les médecins réanimateurs lors de leur audition le 14 octobre 2020 est univoque : l'hôpital n'est absolument pas prêt à l'absorption d'une seconde vague en raison d'un double phénomène de suractivité et de pénuries de personnels . En effet, « l'évolution récente de la situation, qu'on l'appelle deuxième vague ou marée montante, présente un profil différent [de la première] . L'activité, en dehors et dans l'hôpital, est extrêmement intense, liée au rattrapage des activités chirurgicales [...] .
La plupart des CHU et CH sont en pénurie chronique de personnel soignant et médical (pénurie d'infirmières et infirmiers, pénurie en kinésithérapie, pénurie de médecins anesthésistes réanimateurs, sans doute aussi pénurie de médecins intensivistes-réanimateurs) » 328 ( * ) .
Ces phénomènes de pénurie de personnel proviennent de l' épuisement des professionnels de santé , surtout infirmiers et aides-soignants, insuffisamment incités depuis la reprise d'activité à exercer à l'hôpital . Comme le déplore M. Patrick Pelloux, président de l'association des médecins urgentistes de France, « la mobilisation pour conserver le personnel aurait pu être plus forte. Certes, il y a eu le Ségur [de la santé] mais cela n'a pas été à la hauteur de l'espoir qui existait. Les augmentations sont considérables et toutes les organisations syndicales ont salué l'effort du contribuable pour augmenter les salaires. Le retard était tel que l'espoir était immense. Or aucun changement radical ne s'est produit » 329 ( * ) .
La situation ayant immédiatement précédé le second confinement, effectif depuis le 30 octobre , avait donc toutes les apparences d'un dilemme : face aux problèmes de recrutement, imposant la donnée d'un volume de personnel constant, la déprogrammation d'activités figurait comme la seule solution à l'accueil d'un flux de patients covid-19 en augmentation . À l'instar de la première vague, comme l'indique M. Marc Leone, chef du service d'anesthésie-réanimation des hôpitaux universitaires de Marseille, « la seule solution, pour libérer rapidement du personnel, est la déprogrammation chirurgicale. Quoi qu'on en dise, le personnel d'anesthésie-réanimation et les médecins anesthésistes-réanimateurs sont formés pour la réanimation. Ils suivent autant de stages que les personnels des services de médecine intensive-réanimation ».
Pour reprendre les termes de médecins-réanimateurs entendus par la commission d'enquête, « en mars, nous manquions de masques ; aujourd'hui, nous manquons d'enthousiasme » 330 ( * ) .
* 270 Instruction n° DGS/VSS2/DGOS/2019/167 du 12 juillet 2019 relative à l'actualisation du cadre de préparation du système de santé à la gestion des tensions hospitalières et des situations sanitaires exceptionnelles.
* 271 Réponse de la DGOS au questionnaire des rapporteurs.
* 272 Audition de M. Martin Hirsch, directeur général de l'AP-HP, 15 juillet 2020.
* 273 Les urgences hospitalières, miroir des dysfonctionnements de notre système de santé , n° 685, 2016-2017.
* 274 Réponse de la DGOS au questionnaire des rapporteurs.
* 275 Audition des représentants des sapeurs-pompiers et des urgentistes, 16 juillet 2020.
* 276 Audition des représentants des sapeurs-pompiers et des urgentistes, 16 juillet 2020.
* 277 Ibid .
* 278 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.
* 279 Ibid .
* 280 Audition des représentants des sapeurs-pompiers et des urgentistes, 16 juillet 2020.
* 281 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.
* 282 Reprenant ainsi les propres mots du Premier ministre.
* 283 Audition de professionnels de santé libéraux d'Île-de-France, 15 juillet 2020.
* 284 Audition de M. Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, 15 juillet 2020.
* 285 Décret n° 2020-227 du 9 mars 2020 adaptant les conditions du bénéfice des prestations en espèces d'assurance maladie et de prise en charge des actes de télémédecine pour les personnes exposées au covid-19.
* 286 Réponse de la DGOS au questionnaire des rapporteurs.
* 287 Audition de MM. Martin Hirsch, directeur général de l'AP-HP, et Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, 15 juillet 2020.
* 288 Audition des sociétés savantes d'anesthésie-réanimation, 14 octobre 2020.
* 289 Audition des sociétés savantes d'anesthésie-réanimation, 14 octobre 2020.
* 290 Ibid .
* 291 Réponse de la DGOS au questionnaire des rapporteurs.
* 292 Réponse de la DGOS au questionnaire des rapporteurs.
* 293 Réponse de la DGOS au questionnaire des rapporteurs.
* 294 Réponse de la Fehap au questionnaire des rapporteurs.
* 295 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.
* 296 Réponse de la Fehap au questionnaire des rapporteurs.
* 297 Réponse de M. Martin Hirsch au questionnaire des rapporteurs.
* 298 Réponse de la FHF au questionnaire des rapporteurs.
* 299 Ibid .
* 300 Réponse de la Fehap au questionnaire des rapporteurs.
* 301 Audition de syndicats d'internes hospitaliers, 15 octobre 2020.
* 302 Audition de syndicats d'internes hospitaliers, 15 octobre 2020.
* 303 Réponse de la DGOS au questionnaire des rapporteurs.
* 304 Audition de syndicats d'internes hospitaliers, 15 octobre 2020.
* 305 Décret n° 2020-293 du 23 mars 2020 prescrivant les mesures générales nécessaires pour faire face à l'épidémie de covid-19 dans le cadre de l'état d'urgence sanitaire.
* 306 Réponse de la DGOS au questionnaire des rapporteurs.
* 307 Arrêté du 28 mars 2020 portant diverses dispositions relatives à l'indemnisation des professionnels de santé en exercice, retraités ou en cours de formation réquisitionnés dans le cadre de l'épidémie covid-19.
* 308 Audition de syndicats d'internes hospitaliers, 15 octobre 2020.
* 309 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.
* 310 La FHP indique, dans sa réponse au questionnaire des rapporteurs, que « le retour d'expériences de la crise sanitaire prouve la nécessité de conforter les ARS dans leur rôle de régulateur équitable ».
* 311 Le docteur Llagonne indique bien, dans sa réponse au questionnaire adressé par les rapporteurs, que la clinique d'Épernay, bien qu'équipée en personnels et en EPI, ne disposait d'aucun respirateur jusqu'au 30 mars (en raison d'une activité exclusivement chirurgicale).
* 312 Réponse de la Fehap au questionnaire des rapporteurs.
* 313 Réponse de la FHP au questionnaire des rapporteurs.
* 314 Audition des fédérations hospitalières et médico-sociales, 3 septembre 2020.
* 315 Audition des fédérations hospitalières et médico-sociales, 3 septembre 2020.
* 316 Arrêté du 23 mars 2020 prescrivant les mesures d'organisation et de fonctionnement du système de santé nécessaires pour faire face à l'épidémie de covid-19 dans le cadre de l'état d'urgence sanitaire.
* 317 Réponse de la DGOS au questionnaire des rapporteurs, article 7.
* 318 Distribuées à raison de 19 pour l'Île-de-France, 11 pour les Hauts-de-France et 11 pour le Grand Est - cette dernière région ayant la particularité d'avoir délivré nettement plus d'autorisations au secteur privé non lucratif qu'au secteur privé lucratif ( ibid. ).
* 319 À l'exclusion d'une dernière opération le 10 avril.
* 320 Décret n° 2020-570 du 14 mai 2020 relatif au versement d'une prime exceptionnelle à certains agents civils et militaires de la fonction publique de l'État et de la fonction publique territoriale soumis à des sujétions exceptionnelles pour assurer la continuité des services publics dans le cadre de l'état d'urgence sanitaire déclaré pour faire face à l'épidémie de covid-19.
* 321 Décret n° 2020-711 du 12 juin 2020 relatif au versement d'une prime exceptionnelle aux personnels des établissements et services publics sociaux et médico-sociaux de la fonction publique hospitalière, de la fonction publique territoriale et de la fonction publique de l'État dans le cadre de l'épidémie de covid-19.
* 322 Loi n° 2020-935 du 30 juillet 2020 de finances rectificative pour 2020, article 4.
* 323 Décret n° 2020-1425 du 21 novembre 2020 adaptant les modalités de versement de la prime exceptionnelle allouée à certains agents mobilisés à la suite de la prorogation de l'état d'urgence sanitaire dans le cadre de l'épidémie de covid-19.
* 324 Avis du conseil scientifique covid-19, 12 mars 2020.
* 325 Audition de M. Aurélien Rousseau, directeur général de l'ARS d'Île-de-France, 15 juillet 2020.
* 326 Audition de praticiens hospitaliers et libéraux, 28 juillet 2020.
* 327 Audition de professionnels de santé libéraux d'Île-de-France, 15 juillet 2020.
* 328 Audition des sociétés savantes d'anesthésie-réanimation et d'associations de médecins réanimateurs, 14 octobre 2020.
* 329 Ibid .
* 330 Ibid.