II. LES CONSÉQUENCES DE NOTRE HOSPITALO-CENTRISME : UN SECTEUR MÉDICO-SOCIAL VICTIME DE SON DÉLAISSEMENT
A. UN SECTEUR DÉPOURVU DES OUTILS DE PILOTAGE RÉPANDUS À L'HÔPITAL
1. Un suivi des Ehpad resté défaillant
a) Des outils de suivi épidémiologique rudimentaires
Entré en France le 24 janvier 2020, le coronavirus ne s'est pas diffusé moins vite dans les établissements et services médico-sociaux (ESMS) que dans le reste de la population. Aux tout premiers jours de mars, alors que la France déplorait plus de 200 cas et plusieurs morts, plusieurs dizaines de cas possibles de covid-19 y étaient déjà signalés.
Les remontées d'informations sont dans ces circonstances, pour reprendre les termes mêmes de la DGCS, le « nerf de la guerre » . Or si les hospitalisations de la population générale ont été scrupuleusement suivies par le ministère de la santé à compter des premiers cas recensés le 24 janvier - de personnes revenant de Chine - le premier système de surveillance national de la situation en Ehpad n'a été opérationnel qu'à la fin mars, et les premières informations rendues communicables au public que le 2 avril .
Avant cette date, il n'est pas excessif de dire que les départements et les ARS ont bricolé avec leurs propres outils de suivi. Santé publique France a indiqué à la commission d'enquête qu'à partir de la mi-mars, plusieurs cas groupés de covid dans les établissements médico-sociaux avaient été détectés. Ces signalements n'ont pour autant pas fait l'objet d'un signalement sur le portail des événements indésirables (PSIG) du ministère chargé de la santé pour les cas groupés d'infections respiratoires, qui est un système non adapté, selon elle, aux signalements ni au suivi quotidien des épisodes de cas groupés de covid.
D'après Christophe Lannelongue, alors directeur général de l'ARS Grand Est, « la période difficile, celle où l'on a été en aveugle, se situe entre le 2 et le 20 mars [...] À 15 heures, nous envoyions les données de la veille, pas toujours très fiables, car nous n'arrivions pas à faire remonter des laboratoires tous les éléments, comme le domicile ou la profession. Cela nous a beaucoup gênés. Les préfets l'ont aussi déploré. Nous n'avions parfois pas les adresses des personnes contaminées, et cela nous a empêchés de faire des enquêtes de terrain. Cela a progressé durant les quinze premiers jours de mars. » 366 ( * )
L'ARS a ainsi produit, du 20 mars au 5 avril, ses propres outils de suivi spécifique des Ehpad, lui permettant une synthèse régionale quotidienne accompagnée d'une liste d'Ehpad touchés, par département, permettant de faciliter le suivi de proximité - tâche qui a requis un travail important de ses équipes pour assurer la fiabilité des données saisies par les établissements.
C'est à la demande de la DGS qu'à la fin mars, Santé publique France a donc développé en urgence, en quelques jours, un nouveau système de surveillance des cas de covid-19 pour ces établissements. Baptisé Voozanoo ( sic ), il a été mis à disposition des professionnels le 28 mars . Toutes les régions l'ont utilisé, sauf l'Île-de-France, qui a continué jusqu'au 1 er juillet à utiliser une application spécifique mise à disposition des établissements de la région, avant de se résoudre à l'utilisation de Voozanoo.
Le système Voozanoo a sans doute amélioré la connaissance de la situation épidémique, mais constitue un outil bien fruste de pilotage de la gestion de crise . D'abord, il est déclaratif. Ensuite, n'y sont pas renseignés les cas de covid mais des fiches par établissement, elles-mêmes décrivant les phénomènes rencontrés - cas probable, cas avéré, décès... -, déclarés comme des « signalements », sur la base de la symptomatologie. À l'inverse du système hospitalier SI-VIC qui est, lui, un système d'information individuelle permettant de collecter des données utiles sur les personnes décédées, leur âge, sexe, métier ou encore problèmes de santé, le recensement en Ehpad ne donne aucune précision sur les individus et l'imputation des décès à leur véritable cause ne peut en conséquence être qu'imparfaite.
Nombre hebdomadaire de signalements
d'épisode
avec au moins un cas (possible ou confirmé) de
covid-19,
par date de début des signes du premier cas,
entre le
1
er
mars et le 8 novembre 2020, en France
Source : Santé publique France
Les acteurs de terrain ayant les premiers élaboré leurs outils de suivi déplorent ainsi que la généralisation du système Voozanoo n'ait pas apporté que des améliorations . D'après Christophe Lannelongue, « ce n'est pas un problème uniquement de remontée de l'information statistique, mais un problème de pilotage. Notre système [précédent] recensait non seulement les cas confirmés chez les résidents et chez le personnel, mais il recensait aussi les cas suspects et l'absentéisme du personnel » 367 ( * ) . Les équipes des ARS ont ainsi dû engager un travail important pour transformer l'extraction brute des données Voozanoo en un outil de suivi utilisable pour l'action.
Santé publique France, qui reconnaît que le développement de Voozanoo a généré un travail très important de ses cellules régionales et des ARS, confrontées à des « problèmes d'exploitation des données », assure que cette application a permis aux ARS d'assurer ses misions de surveillance, d'investigation, de gestion des épisodes de contamination de manière « très réactive ». Reste qu'à la date de publication des premiers résultats de Voozanoo, le 2 avril, le nombre de morts en Ehpad se comptait déjà en milliers .
A l'heure où la deuxième vague épidémique se répand, un système plus performant est toujours à l'étude. En attendant, le suivi de l'épidémie en Ehpad reste toujours aussi rudimentaire . Le nombre de victimes fluctue ainsi régulièrement, de quelques dizaines à la hausse comme à la baisse, depuis la fin du premier confinement - avec, par exemple, quinze morts en moins le 28 juillet et huit de plus le 31 août - en raison de nombreuses erreurs de saisie et rectifications demandées aux établissements.
Autre conséquence regrettable : Santé publique France déclare ne pas être en mesure de fournir une simple cartographie des décès et de leur évolution dans les établissements médico-sociaux à des niveaux infra-nationaux .
b) Des fragilités de fonctionnement pourtant connues
La crise de la covid-19 a en outre agi comme révélatrice d'un certain nombre de faiblesses structurelles des établissements français accueillant des personnes âgés , dont la liste a été une nouvelle fois, après divers travaux parlementaires 368 ( * ) , dressée à l'été dernier par la mission confiée par la DGCS à Mme Anne Burstin 369 ( * ) :
- une exacerbation de la fragilité chronique en ressources humaines : « la conjonction d'une charge en soins exceptionnelle et d'une moindre disponibilité d'équipes juste dimensionnées a constitué un point de rupture dans des structures à forte intensité en personnel » ;
- l'adéquation très inégale des moyens médicaux, dont témoigne par exemple la très hétérogène couverture en médecins coordonnateurs. Si environ 8 % des médecins généralistes exercent aujourd'hui la fonction de médecin coordonnateur en Ehpad, près d'un tiers des établissements en restent dépourvus 370 ( * ) ;
- l'appui très inégal en infirmiers, notamment de nuit, les expérimentations récentes n'ayant pas été déployées sur tout le territoire ;
- la vulnérabilité du management, particulièrement dans les petits établissements isolés et mal insérés dans un réseau plus large de ressources sanitaires, encore trop nombreux ;
- la maîtrise encore insuffisante des enjeux spécifiques d'hygiène en situation de crise, ceux-ci ayant nécessité un appui en expertise pour les mesures barrières, la désinfection ou le circuit du linge ;
- un accès parfois problématique aux dispositifs médicaux - échographes portables, saturomètres ou tensiomètres - et aux médicaments ;
- la conception architecturale et fonctionnelle souvent mal adaptée des Ehpad, le bâti des établissements anciens étant souvent peu propice à la constitution de sous-ensembles de vie autonomes préservant de la contagion, sans parler du maintien de chambres non individuelles.
D'une manière générale, la connaissance de l'épidémie dans le secteur médico-social est encore faible . La DGCS a saisi à la mi-avril la direction interministérielle de la transformation publique (DITP) pour réaliser une enquête dans une douzaine d'Ehpad pour identifier les facteurs de fragilisation et de sécurisation des gestes barrière en contexte de tension, de peur et de stress pour les équipes, qui a dans un premier temps permis d'affiner les bonnes pratiques et les modules de formation.
D'autres recherches plus substantielles sont toujours en cours, tel le projet Rempart-Ehpad conduit à Rennes, qui cherche à identifier les facteurs structuraux, organisationnels et humains influençant la morbimortalité liée à l'épidémie dans les Ehpad bretons, et qui a inspiré le lancement de travaux équivalents - par exemple, en Bourgogne-Franche-Comté.
c) Une culture du risque insuffisante
Rendus obligatoires, après la canicule de 2003, par le décret du 7 juillet 2005 371 ( * ) , les plans bleus sont activés en cas de situation sanitaire exceptionnelle. La régularité des fortes chaleurs en France, la disponibilité de nombreux guides méthodologiques et l'appui des ARS pour leur élaboration ont permis à un nombre raisonnable de directions d'établissements de s'approprier ces outils.
Les Ehpad sont en revanche largement dépourvus de plans de continuité d'activité , document utile en cas de situation perturbant de manière grave l'organisation des établissements, par exemple une diminution significative du personnel du fait d'un absentéisme important. Ces documents ne font en effet l'objet d'aucune obligation légale ou réglementaire pour les établissements médico-sociaux.
Les consignes diffusées par le ministère des solidarités et de la santé lors de la crise ont toutefois tenu compte de cette différence d'appropriation des deux outils. Le 6 mars 2020, tandis qu'était émise la demande générale de déclenchement des plans bleus, des outils d'aide à la structuration d'un plan de continuité d'activité étaient également communiqués.
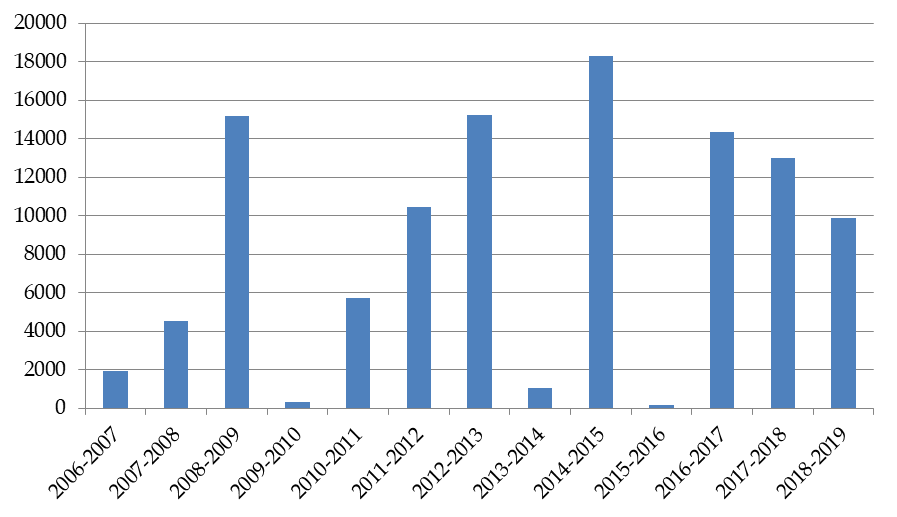
La mortalité liée au covid-19 dans le secteur médico-social invite à une autre observation. Le bilan de la première vague peut en effet être rapporté, pour donner un ordre de grandeur, à celui des épidémies de grippe saisonnière des dernières années . Estimé chaque année par Santé publique France, le bilan de la surmortalité liée à la grippe s'échelonne entre quelques centaines et plus de 18 000 - en 2014-2015 - et fait apparaître une moyenne, sur la décennie écoulée, d'environ 10 000 décès par an. Lors de la dernière saison examinée par Santé publique France, 87 % des 9 900 victimes avaient 75 ans et plus.
Deux différences essentielles séparent toutefois la covid-19 de la grippe saisonnière, sous le rapport de leur mortalité : la grippe ne tue pas que dans les ESMS, et il existe un vaccin .
Surmortalité liée à la grippe saisonnière
Source : Santé publique France
La couverture vaccinale antigrippale a en effet dangereusement baissé, chez les personnes âgées de 65 ans et plus, entre l'épisode de grippe A (H1N1) et 2014, passant de 63,9 % en 2009-2010 à 48,5 % en 2014-2015. Elle est toutefois restée stable depuis cette date autour de 50 % ; en 2018-2019, elle est estimée à 51 %, mais à 46,8 % chez les sujets à risque de forme grave de grippe 372 ( * ) . Chez les personnes de moins de 65 ans atteintes d'une affection longue durée ciblées par les recommandations de vaccination antigrippale ou souffrant d'asthme ou de bronchopneumopathie chronique obstructive, la couverture vaccinale estimée était même beaucoup plus basse, à 29,2 %. La couverture vaccinale reste toujours éloignée, chez les personnes à risque, de l'objectif de 75 % fixé par l'OMS et la Commission européenne .
Pour mémoire, la vaccination contre la grippe saisonnière avait été rendue obligatoire pour les professionnels de santé en 2006 373 ( * ) , mais cette obligation avait été suspendue par décret dix mois plus tard 374 ( * ) .
La Cour des comptes avait d'ailleurs recommandé son rétablissement en 2018 375 ( * ) , tirant notamment argument des ravages causés par la grippe dans un Ehpad lyonnais à l'hiver 2016 en raison, d'après un rapport de l'IGAS 376 ( * ) , d'un défaut de vaccination des résidents et du personnel.
Proposition n° 10 : rétablir la vaccination obligatoire du personnel en établissement, et ouvrir, avec le Haut Conseil de la santé publique et les représentants d'usagers, le débat relatif à la vaccination obligatoire des résidents
Proposition n° 11 : renforcer les outils de gestion des risques en établissements médico-sociaux : rappeler que le plan bleu a bien vocation à les préparer à toute situation sanitaire exceptionnelle, non aux seules canicules ; systématiser l'élaboration des plans de continuité d'activité ; intégrer plus systématiquement les Ehpad ainsi que les autres ESMS aux exercices annuels organisés sur la gestion des risques
2. Un secteur du domicile longtemps hors radar
a) Un secteur sinistré, donc peu armé pour faire face à une crise
Les récents rapports de M. Dominique Libault 377 ( * ) et de Mme Myriam El Khomri 378 ( * ) ont bien décrit la fragilité du tissu des services d'aide et d'accompagnement à domicile - dont l'acronyme usuel, Saad, dit assez la misère. Qu'il soit ici permis d'enfoncer le même clou, car la situation économique et sociale des acteurs de l'aide à domicile a constitué l'une des plus performantes contre-protections au coronavirus .
Le secteur de l'aide à domicile est d'abord très atomisé . Comme l'indiquent certaines études, on peut considérer que près de cent structures, entreprises, associations ou services municipaux interviennent comme service d'aide à domicile dans un département donné 379 ( * ) .
Le financement des structures est en outre déficitaire : en 2017, l'écart entre le coût de production horaire d'une prestation d'aide à domicile et le tarif horaire des services dans le cadre des prestations APA ou PCH est de 2,2 euros 380 ( * ) . Certains Saad sont ainsi conduits à freiner leurs coûts en limitant le niveau de professionnalisation des intervenants, ce qui a des conséquences sur la qualité des prestations, la qualité de vie au travail, et occasionne des transferts de charge sur d'autres activités.
En guise d'illustration, le secteur de l'aide à domicile reste en 2018 l'activité professionnelle la plus sinistrogène , avec 97,2 accidents du travail pour 1 000 salariés. Il faut dix-sept années d'ancienneté à un salarié de catégorie A, sans diplôme ni qualification, pour percevoir une rémunération supérieure au Smic.
Son attractivité est en conséquence limitée : en 2019, une nouvelle demande de prise en charge sur cinq n'a pu être prise en charge intégralement, 25 % des structures ont enregistré une baisse du nombre de dossiers pris en charge, près d'un tiers des directeurs de services médico-sociaux à domicile interrogés ont désigné le manque de personnel comme la cause directe du refus de prise en charge, et près de 80 % d'entre eux estiment que la situation se dégrade.
Pour Mme Marie-Reine Tillon, présidente de l'Union nationale de l'aide, des soins et des services à domicile (UNA), il est douteux que les leçons de la première vague portant sur la fragilité du secteur aient été tirées pour faire face à la seconde vauge : « Pensez que, à la fin de l'année 2019, une demande de prise en charge sur cinq ne peut être honorée par manque de personnel. Il y a deux ans, cette proportion s'établissait à une sur dix. Le métier, il est vrai, n'a rien d'attractif financièrement et le Ségur de la santé n'a pas amélioré la situation, loin s'en faut : entre une aide-soignante en établissement et sa collègue en Ssiad, l'écart de rémunération a doublé et s'élève désormais à 200 euros. Nous commençons hélas à enregistrer des départs. [...] Si rien n'évolue, nous en serons donc au même point dans dix-sept ans » 381 ( * ) .
C'est encore dans ce contexte qu'après la première vague, le virus poursuit sa progression au domicile des plus vulnérables.
b) Un secteur en marge de la gestion nationale de crise
Les plans d'alerte et d'urgence au profit des personnes âgées et des personnes en situation de handicap en cas de risques exceptionnels, rendus obligatoires par la loi de 2004 postérieure à la canicule 382 ( * ) , ont été mis en oeuvre sous l'autorité du représentant de l'État dans le département. Ces plans prennent en compte, le cas échéant, la situation des personnes les plus vulnérables du fait de leur isolement. Sur leur fondement, les centres communaux et intercommunaux d'action sociale ont assumé l'essentiel de la gestion de crise de proximité et contactant les personnes fragiles au moyen du registre prévu à cet effet 383 ( * ) , et en adaptant la fréquence des appels téléphoniques en fonction du niveau de risque et de l'état de fragilité des personnes. De nombreux CCAS ou CIAS se sont en outre dotés de cellules de crise spécifiques.
C'est aux niveaux supérieurs que la prise en compte du secteur du domicile dans la gestion globale de la crise s'est révélée insuffisante , la première vague épidémique ayant été d'abord perçue comme une crise d'abord et essentiellement sanitaire.
D'après l'UNA, le secteur de l'aide à domicile n'a été rendu destinataire d'une première fiche de la DGCS que le 28 février 2020 , soit une semaine après le premier message d'alerte envoyé aux fédérations du secteur médico-social, et n'a été associé à une première réunion au ministère des solidarités et de la santé que le 3 mars . Ce n'est que le 5 mars que l'UNA a pu avoir un premier échange avec le cabinet du ministre. La première réunion bilatérale s'est tenue le 6 mars. Alors que les fédérations médico-sociales étaient associées dès le 28 février à des audioconférences hebdomadaires, le secteur du domicile semble n'avoir fait l'objet de telles conférences à un rythme hebdomadaire qu'à partir du 13 mars.
Mme Marie-Reine Tillon résume ainsi le sentiment des professionnels de son secteur : « nous regrettons le manque d'anticipation, malgré les alertes venues de l'étranger, notamment dans la mise en oeuvre des cellules de crise qui auraient dû être activées dès les mois de janvier ou de février pour imaginer un protocole. Or, il a quasiment fallu attendre le confinement » 384 ( * ) . « S'il fallait ne retenir qu'une leçon de la crise, je citerai donc le manque d'anticipation et de directives nationales claires [...] Le sentiment de bricolage a été permanent » 385 ( * ) .
Du peu de considération du secteur du domicile, atteste également deux difficultés qui ont été particulièrement mal vécues par les professionnels . D'une part, l'accès parfois compliqué, au début de la crise, aux mécanismes de garde ou de scolarisation prioritaire de leurs enfants 386 ( * ) , auxquels les salariés du domicile étaient pourtant éligibles au même titre que les professionnels de santé - les bons d'essence offerts par tel groupe pétrolier dès le mois de mars leur étaient, eux, expressément refusés.
D'autre part, le flottement relatif à la responsabilité des employeurs dans un contexte d'accès insuffisant aux équipements de protection. La fiche DGCS du 2 avril sur les conduites à tenir recommandait ainsi, pour tout cas confirmé, le seul port du masque et le respect des gestes barrières. Certains services d'inspection du travail se sont pourtant attachés à appliquer les dispositions du code du travail, et une association gérant un Saad a ainsi été condamnée, à Lille, pour non-respect des dispositions relatives à la prévention des risques biologiques interdisant en l'espèce aux salariés dépourvus de lunettes, masques FFP2, charlottes et surblouse à usage unique d'intervenir aux domicile des usagers.
De tels sentiments d'exclusion ont assurément provoqué une compréhensible frustration et ont également pu générer des discontinuités d'accompagnement. D'après la mission commandée par la DGCS à Mme Anne Burstin, c'est dans ce contexte qu'il faut comprendre le refus de « beaucoup de Saad » de s'impliquer dans les sorties d'hospitalisation de personnes ayant été malades. C'est également ainsi, avec la contamination des salariés eux-mêmes et les effets de l'activité partielle, que l'UNA explique un taux d'absentéisme qui a pu avoisiner les 40 % dans certaines régions.
c) Un bilan épidémique encore incomplet
La mortalité à domicile est pour l'heure encore inconnue avec précision . La déclaration de décès intervenant à domicile doit être effectuée auprès de la mairie du lieu du décès dans les vingt-quatre heures qui suivent sa constatation. Cette déclaration en mairie est établie par un certificat de décès dressé par un médecin, qui fait apparaître les « causes de la mort ».
Or ces informations sont encore peu fiables, comme le déplore la presse généraliste depuis le printemps dernier 387 ( * ) . Les officiers d'état civil chargés de renseigner le formulaire « Cerfa 7 bis » où le choix leur est donné de déclarer un décès au logement, en établissement hospitalier, en clinique privée, en maison de retraite, sur la voie ou dans un lieu public, ou « autre », déclarent souvent les décès survenus en Ehpad comme des décès à domicile, puisque les personnes y sont domiciliées.
Faute de suivi précis, le nombre de morts à domicile ne peut qu'être estimé grossièrement . L'Insee diffuse ainsi chaque semaine, exceptionnellement en raison de la crise sanitaire, le nombre de décès par jour et par département. Cela permet d'estimer la surmortalité par rapport à la mortalité attendue, par classe d'âge et par lieu de décès.
Le constat que la surmortalité à domicile épouse la carte et la chronologie de la circulation du virus conduit à tenir pour crédibles les tendances ainsi mises en lumière, mais les causes de décès n'étant pas distinguées, cette statistique n'informe qu'évasivement sur les conséquences directes et indirectes du virus en dehors de l'hôpital.
D'après l'Insee, les décès ayant eu lieu à domicile et survenus entre le 1 er mars et le 30 avril ont augmenté de 32 % entre 2019 et 2020. Ils ont concerné autant de femmes que d'hommes, dans 20 % des cas des personnes âgées de 75 à 84 ans et dans 50 % des cas des personnes âgées de 85 ans et plus. C'est pour ces personnes les plus âgées que l'augmentation, de 38 %, a été la plus importante.
Le nombre de décès déclarés comme étant survenus à domicile, qui était de l'ordre de 440 par jour la première quinzaine de mars 2020, a augmenté fortement jusqu'au 5 avril. Il atteint 630 décès par jour durant la première quinzaine d'avril mais n'est plus que de 450 décès par jour en moyenne la deuxième quinzaine d'avril.
La hausse de la mortalité à domicile au cours de cette période a été plus rapide que celle de l'ensemble des décès dans toutes les régions, sauf dans la région Grand Est, et elle a été notablement plus vive que la hausse de l'ensemble des décès, tous lieux confondus, en Île-de-France.
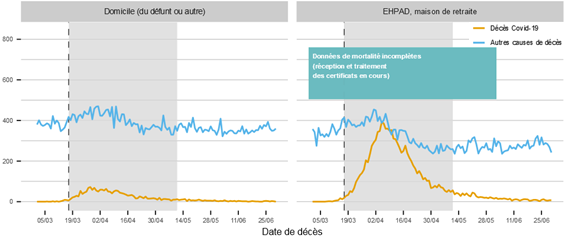
Le centre d'épidémiologie sur les causes médicales de décès (CépiDC) de l'Inserm manipule lui aussi des données provisoires . La plupart des informations lui sont transmises sous forme papier, tardivement, et présentent les mêmes biais déclaratifs. D'après ses dernières publications, le nombre de décès liés à la covid-19 à domicile pourrait n'être pas si élevé que le craignait certains professionnels - tels le syndicat de médecins MG France, qui avait émis en avril l'hypothèse de 9 000 morts à domicile 388 ( * ) . Le 25 août, le CépiDC estimait les décès survenus à domicile imputables à la covid-19 à au moins 1 800 entre le 1 er mars et le 31 mai.
Évolution du nombre quotidien de
décès certifiés
par lieu institutionnel de
décès (France métropolitaine + DROM)
Source : CépiDC (Inserm)
Proposition n° 12 : améliorer les outils de surveillance épidémiologique du secteur
Il conviendra, en outre, de fiabiliser les données relatives à la mortalité à domicile et en établissement et d'accélérer leur transmission en mettant en oeuvre les propositions n os 40 et 41 du présent rapport.
* 366 Audition de représentants et d'élus de la région Grand Est, 9 juillet 2020.
* 367 Audition d'élus et de représentants de la région Grand Est, 9 juillet 2020.
* 368 Voir le rapport de la mission d'information des députés Caroline Fiat et Monique Iborra sur les Etablissements d'hébergement pour personnes âgées dépendantes (Ehpad), mars 2018, ou encore celui de nos collègues Bernard Bonne et Michelle Meunier, « Ehpad : quels remèdes ? », mars 2018.
* 369 Mission d'appui à la DGCS - note de synthèse, Dispositifs innovants mis en place et enseignements de la crise dans le secteur du Grand âge , 22 juillet 2020.
* 370 Rapport Fiat-Iborra précité.
* 371 Décret n° 2005-768 du 7 juillet 2005 relatif aux conditions techniques minimales de fonctionnement des établissements mentionnés au 6° du I de l'article L. 312-1 du code de l'action sociale et des familles.
* 372 Santé publique France, d'après les données de la base DCIR de l'Assurance maladie.
* 373 Article 62 de la loi n° 2005-1579 du 19 décembre 2005 de financement de la sécurité sociale pour 2006, codifié à l'article L. 3111-4 du code de la santé publique : « Une personne qui, dans un établissement ou organisme public ou privé de prévention, de soins ou hébergeant des personnes âgées, exerce une activité professionnelle l'exposant à des risques de contamination doit être immunisée contre l'hépatite B, la diphtérie, le tétanos, la poliomyélite et la grippe ».
* 374 Décret n° 2006-1260 du 14 octobre 2006.
* 375 Cour des comptes, rapport public annuel 2018, tome 1, La politique vaccinale .
* 376 IGAS, L'épidémie de grippe à l'EHPAD Korian Berthelot de Lyon , janvier 2017.
* 377 « Concertation grand âge et autonomie : il est temps d'agir », mars 2019.
* 378 « Plan de mobilisation nationale en faveur de l'attractivité des métiers du grand âge », octobre 2019.
* 379 Bernard Bensaid et Robert Gary-Bobo, La réglementation optimale des services à domicile aux personnes âgées , 2019 : « prenons l'exemple de la Gironde, l'annuaire en ligne sanitaire-social.com, montre qu'il y a dans ce département assez peuplé 233 services d'aide pour personnes âgées, dont certains sont seulement des succursales locales d'une plus grande organisation. Mais pour la seule ville de Bordeaux, il y 104 services répertoriés. [...] Une agglomération plus petite, comme Aurillac, dans le Cantal, a 22 services d'aide à domicile répertoriés, dont 10 seulement semblent être des organismes indépendants. Les Alpes-Maritimes, avec une densité élevée de retraités, ont 130 services répertoriés, dont 88 à Nice. [...] En Île-de-France, il y a 996 services répertoriés (pas tous indépendants). Voilà qui donne une première idée de la concentration dans le secteur de l'aide. »
* 380 Référentiel de coût ARGOS, UNA, 2018.
* 381 Audition de représentants de l'aide à domicile, 1 er septembre 2020.
* 382 Art. L. 116-3 du code de l'action sociale et des familles.
* 383 Art. L. 121-6-1 du code de l'action sociale et des familles. L'article R. 121-3 précise les personnes visées : celles âgées de 65 ans et plus, de plus de 60 ans reconnues inaptes au travail, les personnes adultes handicapées.
* 384 Audition de représentants de l'aide à domicile, 1 er septembre 2020.
* 385 Ibid .
* 386 Dans certains départements, l'intervention du préfet auprès de l'éducation nationale a été nécessaire.
* 387 Voir Mediapart , « Suivi de l'épidémie : le cafouillage de l'Insee sur les morts à domicile », le 19 mai 2020 ; La Croix , « Pourquoi le nombre de morts à domicile du covid est-il toujours inconnu ? », le 28 avril 2020, ou encore Marianne , « Covid-19 : cinq mois après le confinement, la grande inconnue du nombre de morts en Ehpad », le 6 octobre 2020.
* 388 MG France, le 24 avril 2020.