TROISIÈME PARTIE
DONNER UN NOUVEL ÉLAN À LA
PRÉVENTION DÈS LE MILIEU DE LA VIE
Le rapport Laroque déjà cité, dont nulle politique du grand âge ne devrait manquer de se réclamer, estimait déjà que « toute politique de la vieillesse [...] doit tendre à une adaptation sans ségrégation. [...] C'est dire que la politique de la vieillesse ne se suffit pas à elle-même. Elle n'est et ne peut être qu'un aspect d'une politique plus large, tendant à assurer un aménagement harmonieux de l'ensemble de la société, en vue de permettre à chacun d'occuper, à tout moment, la place qui lui assure l'épanouissement le plus complet de sa personnalité, dans son intérêt propre comme dans l'intérêt de la communauté elle-même, compte tenu tant de l'âge que des autres éléments qui déterminent cette personnalité. » 94 ( * )
I. PROMOUVOIR UNE NOUVELLE CONCEPTION DE LA PRISE EN CHARGE DES PERSONNES ÂGÉES
A. EN FINIR AVEC LA DICHOTOMIE ENTRE ÉTABLISSEMENT ET DOMICILE
1. Prendre (enfin...) le virage domiciliaire
a) Se fixer un objectif d'arrêt de construction d'Ehpad
L'objectif de maintenir autant que possible les personnes âgées à domicile est justifié, dès au moins le rapport Laroque, par le refus de son contraire, à savoir le risque de la ségrégation en établissement : « Il convient de se garder de la tentation de trouver à ce problème la solution de facilité qui consisterait à isoler les personnes âgées dans un milieu entièrement autonome, dans lequel les intéressés trouveraient plus aisément la satisfaction de leurs besoins propres. [...] Le risque de se laisser gagner par cette orientation est d'autant plus grand qu'elle permet d'apaiser les scrupules de conscience de ceux qui, tout en souhaitant que les personnes âgées jouissent de conditions d'existence satisfaisantes, sont peu soucieux de se voir indirectement rappeler leur devoir à l'égard des vieux par la présence de ceux-ci dans leur environnement quotidien.
Au surplus, la solution de ségrégation rejoint la tendance même des personnes âgées à se replier sur elles-mêmes, à renoncer progressivement à tout effort de contact avec l'extérieur ; elle a donc de bonnes chances d'accélérer leur vieillissement, psychologique tout au moins. Il importe donc de réagir avec vigueur contre cette solution, aussi bien dans l'intérêt des personnes âgées que dans celui de la société, qui a besoin d'un équilibre entre le dynamisme des jeunes et l'expérience des anciens. »
Près de soixante ans plus tard, l'objectif de privilégier le maintien à domicile, répété par les gouvernements successifs, n'a jamais été doté des moyens nécessaires à sa mise en oeuvre . « L'organisation administrative et financière du système n'est ainsi pas en mesure de répondre aux aspirations premières des personnes et de leurs familles qui sont la simplicité, la rapidité de décision, la cohérence des aides », observait la Cour des comptes en 2005 95 ( * ) .
En 2016, la Cour des comptes a réitéré ce constat dans son rapport sur le maintien à domicile des personnes âgées en perte d'autonomie : « Constatant que le choix du domicile est fortement contraint par la disponibilité de l'entourage (...) ou bien encore par les ressources de la famille », elle déplore les cloisonnements entre les différents dispositifs d'aide, qui composent, à cause de leur diversité et de leur complexité « un système illisible » 96 ( * ) .
Avec 21 % des personnes de plus de 85 ans en Ehpad, la France est ainsi l'un des pays d'Europe qui affiche l'un des plus forts taux d'institutionnalisation . Celui-ci est sensiblement plus faible dans les pays du Nord de l'Europe comme la Suède, le Danemark, la Finlande ou le Royaume-Uni, où il atteint respectivement 14 %, 11 %, 8 % et 16 %, mais aussi dans certains pays du Sud puisqu'il atteint 5 % en Italie et 8 % en Espagne, ou même dans certains pays de l'Est - il n'est que de 11 % en Hongrie, 12 % en République tchèque, et 3 % en Pologne.
Source : Rapport Libault
Cet état de fait méconnaît en outre ce que les Français vont répétant depuis que les sondeurs leur posent la question. Les études montrent en effet qu'un consensus très net se dégage en faveur du maintien à domicile : 90 % des Français expriment une préférence pour ce mode de prise en charge, observait la Cour des comptes en 2016. En 2019, un énième sondage 97 ( * ) sur la question confirmait que près de 70 % des Français avaient une mauvaise image des Ehpad, et que l'adaptation du logement pour y rester en bonne santé restait plébiscitée, devant l'alternance entre logement et établissement, par 56 % des personnes interrogées, en hausse de trois points sur deux ans. Seuls 13 % des personnes interrogées disent vouloir intégrer un établissement spécialisé en cas de dégradation de leur état de santé.
L'un des objectifs directeurs d'une politique de prévention de la perte d'autonomie devrait par conséquent être de donner aux personnes la possibilité de vieillir selon leurs souhaits, c'est-à-dire à domicile .
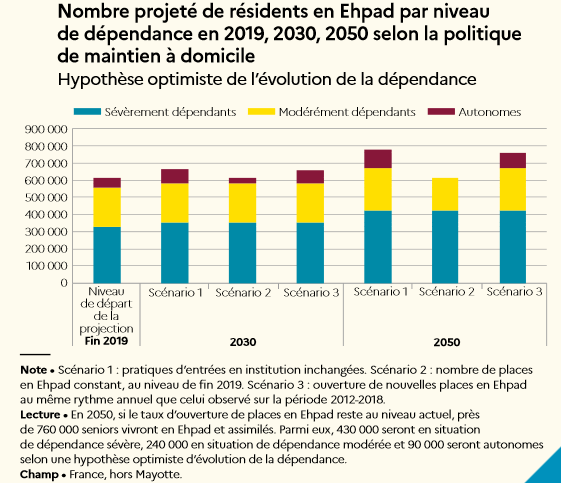
Une récente étude de la Drees 98 ( * ) projette les tendances envisageables. Conserver les pratiques actuelles d'entrée en institution des personnes âgées en perte d'autonomie supposerait de doubler dans la durée le rythme d'ouverture de places observé depuis 2012, afin d'accueillir 108 000 résidents supplémentaires en établissements d'hébergement pour personnes âgées dépendantes (Ehpad) entre 2019 et 2030, puis encore 211 000 entre 2030 et 2050, qui viendraient s'ajouter aux 611 000 résidents sur les places existantes. Cela revient à un peu plus que doubler, dans la durée, le rythme d'ouverture de places observé depuis 2012.
Un deuxième scénario examiné par la Drees prévoit que le nombre de résidents en Ehpad reste constant, égal au niveau de fin 2019, soit 611 000 personnes. Le troisième scénario correspond à une configuration de maintien de la croissance du nombre de places en Ehpad à peu près égale à celle observée entre 2012 et 2018, ce qui conduirait à 660 000 résidents en Ehpad en 2030. Dans ces deux scénarios, une partie des seniors en perte d'autonomie se reportent sur les autres lieux de vie, résidences autonomie ou logements ordinaires, selon des hypothèses propres au modèle de projection. Même selon le scénario le plus restrictif en nombre de places en Ehpad, les seniors les plus sévèrement dépendants pourront toujours être accueillis si la mécanique d'affectation prioritaire des plus dépendants est maintenue.
Les Ehpad n'accueilleraient plus de seniors autonomes dès 2030 selon le scénario 2, et dès 2035 selon le scénario 3. Dans ces scénarios, une partie des seniors autonomes et modérément dépendants devront être orientés vers d'autres types d'habitat. Sous l'hypothèse intermédiaire d'évolution de la perte d'autonomie et selon le scénario d'un nombre constant de places en Ehpad, un besoin d'ouverture de plus de 140 000 places en résidences autonomie d'ici à 2030, soit une multiplication de près de 2,5 du nombre de places existantes fin 2019, serait nécessaire pour maintenir les pratiques actuelles d'entrée en résidence autonomie et pour y accueillir en plus les seniors autonomes et modérément dépendants qui n'auraient pas de place en Ehpad ; 250 000 places supplémentaires seraient ensuite à créer entre 2030 et 2050.
Cependant, favoriser le maintien à domicile et limiter les places en Ehpad, comme le plébiscitent les politiques actuelles, pourraient entraîner le report d'une partie des seniors vers des formes d'habitat intermédiaire entre les logements ordinaires et les Ehpad, comme les résidences autonomie. Le nombre de personnes en résidence autonomie, qui s'élève actuellement à un peu plus de 100 000, devrait alors être multiplié par 1,5 à 2,5 en 2030 par rapport à aujourd'hui, selon les scénarios d'évolution du nombre de places en Ehpad retenus. Les Ehpad se concentreraient alors sur l'accueil des seniors les plus dépendants.
Source : Drees
Les rapporteurs en tirent la conclusion qu'un objectif d'arrêt de construction de places en Ehpad dans les prochaines années est parfaitement réaliste , à condition de développer les autres formes de domicile et d'encourager l'évolution positive de l'espérance de vie en bonne santé en se dotant d'une véritable politique de prévention.
Aussi se sont-ils étonnés de lire dans le document du plan « France Relance » publié le 3 septembre 2020 la mention de la « construction progressive de nouvelles places pour atteindre l'objectif de + 30 000 à horizon 2030, avec de premières programmations en 2021-2025 » 99 ( * ) . Un tel objectif, outre qu'il ne correspond à aucune annonce préalable et semble n'avoir fait l'objet d'aucune concertation, entre en contradiction avec le souhait répétitivement émis par une écrasante majorité de la population.
Les expériences voisines viennent au secours d'un objectif d'arrêt de construction d'Ehpad, que l'on aurait tort de croire irréalisable . D'autres pays sont en effet parvenus à construire un système plus souple, laissant l'équivalent de l'Ehpad aux personnes âgées les plus dépendantes, et diversifiant pour l'essentiel de la population les solutions de domiciles adaptés .
Les solutions domiciliaires pour personnes âgées au Danemark
Au Danemark, dès le lendemain de la seconde guerre mondiale, des documents officiels énoncent que tout citoyen devrait être en mesure de recevoir des soins à son domicile aussi longtemps que possible. Cela devient une priorité dès la fin des années 1970 et se traduit notamment par la loi de 1987 qui autorise les personnes ayant une perte d'autonomie à recevoir des aides et des soins quel que soit leur lieu de vie.
Depuis 1987 le Danemark a décidé d'arrêter toute construction de maison de retraite nouvelle. Le nombre de places disponibles a même tendance à diminuer. En 1982, 16 % des personnes de plus de 75 ans vivaient en établissement contre moins de 6 % aujourd'hui. En parallèle avec cette action, des logements pour les personnes âgées qui ont besoin d'un habitat spécifique ont été bâtis, avec la possibilité d'accéder facilement à des locaux adaptés et des services spécifiques. Ces logements sont situés dans des zones auxquelles les services de maintien à domicile ont un accès facile.
De plus, tous les logements nouveaux construits ces dernières années doivent obligatoirement être accessibles facilement aux personnes handicapées, et donc aux personnes très âgées : outre la possibilité d'entrer et de sortir facilement par des accès aménagés, tous les immeubles doivent prévoir la possibilité d'ouvrir et de fermer les portes par des systèmes de boucles à induction semblables à celles utilisées aux péages autoroute.
Lorsqu'une personne âgée a des difficultés physiques dans son logement, la commune doit gratuitement aménager son appartement ou sa maison, ou, si c'est impossible, lui proposer un logement adapté de superficie équivalente à proximité.
Il existe par ailleurs un modèle d'habitat diffusé largement au Canada, au Royaume-Uni et dans un certain nombre d'autres pays de l'OCDE à partir de l'expérience danoise, consistant à construire des groupes d'habitations dans lesquelles les résidents, qui peuvent être ou non des personnes âgées, sont moins isolés grâce à la possibilité de partager certaines tâches, de participer en commun à des activités ou de bénéficier de services collectifs tels que des laveries ou des salles communes de loisir. Ces quartiers sont situés près des services collectifs et des commerces. Il existe plusieurs dizaines de quartiers de ce type au Danemark.
Depuis le 1 er juillet 2002, les personnes âgées qui sont éligibles pour un habitat spécifique peuvent choisir librement l'endroit où ils souhaitent résider : leur commune n'en décide plus à leur place.
Source : Service des affaires sociales de l'ambassade de France au Danemark
La crise sanitaire liée à la covid-19 invite pour un autre motif à s'interroger sur le modèle de l'Ehpad. Franck Chauvin, président du Haut Conseil de la santé publique, déclarait ainsi devant la commission d'enquête du Sénat sur l'épidémie de covid-19 : « Je pense que le fait qu'une population vulnérable soit regroupée dans un même espace la rend extrêmement sensible à la diffusion d'une épidémie. De fait, les mesures consistant à fermer ces établissements, qui peuvent se concevoir en période de crise aiguë - mais n'ont hélas pas permis d'empêcher la propagation du virus -, sont inconcevables à long terme. » 100 ( * )
Proposition : fixer un objectif d'arrêt de construction d'Ehpad à court terme.
b) Faire de l'aide à domicile une priorité
D'abord, pourquoi ne pas inscrire dans le droit positif la priorité du maintien à domicile ? Le domicile n'est pas que le lieu du principal établissement défini par le code civil, ni même la position géographique d'un logement, c'est aussi un élément de présence au monde, voire de l'identité, un chez-soi au sens psychologique et philosophique du terme. Le domicile n'est certes pas nécessairement le logement de toujours. Il peut être adapté, partagé ou d'un type particulier ; il n'en doit pas moins rester personnalisé, c'est-à-dire composant une part de personnalité.
Inscrire la priorité de la prise en charge à domicile dans le droit n'implique donc pas nécessairement le maintien à toute force dans le logement occupé toute sa vie. Le droit allemand retient d'ailleurs une périphrase au troisième paragraphe des dispositions générales de l'équivalent de notre code de l'action sociale, qui dispose que l'assurance dépendance doit avant tout soutenir les soins à domicile et la volonté des proches et des voisins de fournir de tels soins, afin que les personnes qui les nécessitent puissent rester dans leur environnement domestique ( häuslichen Umgebung ) le plus longtemps possible 101 ( * ) .
Proposition : inscrire dans le droit positif la priorité du maintien à domicile.
Enfin, si 90 % des personnes de plus de 75 ans peuvent rester chez elles jusqu'à la fin de leur vie comme elles en expriment régulièrement le souhait, c'est essentiellement grâce à leur famille et à leurs proches, qui fournissent 80 % de l'aide nécessaire à ce maintien au domicile. En 2020, le nombre de proches aidants est estimé à une dizaine de millions, soit un Français sur six, à 60 % des femmes.
Les résultats d'une étude récente de la Drees 102 ( * ) invitent à repenser le ciblage des populations fragilisées, au-delà des individus les plus isolés, au moment du veuvage ou d'une hospitalisation, pour réfléchir à la manière d'intégrer davantage les couples dans les politiques et les pratiques de prévention, en cohérence avec l'objectif de la loi de 2015 de donner la priorité à l'accompagnement à domicile.
Les auteurs de l'étude invitent en outre à considérer la conjugalisation des aides : « Les dispositifs publics, qui dissocient les bénéficiaires de l'aide légale (conseils départementaux) de ceux de l'aide extra-légale (caisses de retraite, collectivités locales), ont en commun une approche individualisée des aides, alors que celles-ci devraient pouvoir être pensées au niveau du ménage. Ce point est essentiel pour la préservation de la qualité de vie en couple pour le binôme aidant-aidé, sur lequel reposent trois principes indissociables de la prévention : s'adapter l'un à l'autre, s'accompagner mutuellement, anticiper à deux.
Une réflexion est à mener sur la façon de sensibiliser les différents échelons et acteurs de l'action publique à la spécificité du mode de vie en couple, en sortant d'une conception individualisée des offres de services pour concevoir une approche globale des ménages. Il faut ouvrir plus largement aux couples l'information sur la possibilité d'être accompagnés, sur leur légitimité à faire valoir un besoin d'aide, la reconnaissance des effets possibles du vieillissement sur l'équilibre conjugal, les conséquences d'un vieillissement différentiel à deux et les risques d'épuisement dans le couple. »
De fait, le soutien financier offert aux proches aidants est pour l'heure assez restreint. L'APA permet le financement des dispositifs de répit dans le cadre du plan d'aide du bénéficiaire sous réserve qu'il soit saturé et dans la limite de 500 euros par an. Ce mécanisme conduit de plus à faire financer par la participation du bénéficiaire de l'APA à son propre plan d'aide les dispositifs de répit de son proche aidant, comme l'a relevé un rapport d'évaluation de la loi ASV 103 ( * ) .
Proposition : assouplir les modalités d'attribution de l'aide à l'autonomie pour mieux y inclure les besoins du proche aidant.
2. Développer l'habitat intermédiaire
a) Les résidences autonomie
Les rapporteurs ont défendu dans un précédent rapport le développement des structures intermédiaires d'hébergement de personnes âgées dont le degré de dépendance ne leur permet plus de rester chez elles en totale autonomie mais pour lesquelles l'accueil en Ehpad ne serait pas non plus adapté. Les résidences autonomie font partie de ces structures intermédiaires et leur l'intérêt est triple : elles sont ouvertes sur l'extérieur, elles sont financées par un financeur public unique au moyen du forfait autonomie que verse la CNSA, et elles facilitent l'accès de leurs résidents à des services d'aide et d'accompagnement à domicile.
De façon générale, le déploiement de ces structures intermédiaires appelle la mise en place de partenariats stratégiques territoriaux, afin d'assurer un maillage de structures le plus coordonné possible entre domicile, services et établissements, et la nomination d'une structure pilote dotée de pouvoirs de coordination à l'égard de l'ensemble des acteurs.
Les résidences autonomie n'existent toutefois pas dans les territoires d'outre-mer. L'article 84 de la loi ASV a soustrait ses dispositions relatives aux résidences autonomie, qui relèvent à la fois du 6° du I de l'article L. 312-1 du code de l'action sociale et des familles et de l'article L. 633-1 du code de la construction et de l'habitation, de toute application dans les départements et les collectivités d'outre-mer. Cette exclusion résulte d'un régime de subvention particulier des aides à la pierre et à l'investissement pour les départements, et d'une compétence de fond en matière d'urbanisme pour les collectivités d'outre-mer.
Proposition : lever les freins à la construction de résidences autonomie outre-mer.
b) L'habitat inclusif
Parallèlement aux résidences seniors qui se déploient massivement sur tout le territoire, l'habitat dit inclusif prend lui aussi de l'ampleur, car il allie sociabilité, intégration dans la ville et autonomie. Les occupants peuvent être locataires, colocataires ou propriétaires. Deux modèles dominent : le logement partagé, où les espaces privatifs sont réduits au profit des espaces partagés, et l'habitat groupé, où les personnes habitent chacune un logement individuel et partagent des activités dans espaces spécifiques.
L'exemple le plus connu en France de ce second type est la Maison des Babayagas, conçue dès les années 1990 par la militante féministe Thérèse Clerc et inaugurée à Montreuil en 2013. Le bâtiment compte vingt et un logements pour femmes de plus de 60 ans et quatre pour des jeunes de moins de trente ans ; les parties communes abritent des activités collectives.
Outre le forfait habitat inclusif, l'article L. 281-1 du code de l'action sociale et des familles, introduit par la loi ASV, encourage leur constitution dans les logements sociaux construits ou aménagés spécifiquement pour cet usage qui permettent d'accorder en matière d'attribution une priorité aux personnes en perte d'autonomie. Les aides applicables au logement social ont permis de réaliser 162 opérations en 2019, soit 3822 logements.
Le rapport remis à l'été 2020 par Denis Piveteau et Jacques Wolfrom 104 ( * ) sur l'habitat inclusif a le grand mérite de reconnaître la diversité des initiatives desquelles peuvent naître ces formes d'habitat. Il se refuse en conséquence à fournir un modèle type et se contente plutôt de proposer des mesures de nature à lever les freins aux initiatives locales de ce que les auteurs préfèrent appeler « habitat accompagné, partagé et inséré dans la vie locale », ou « habitat API », afin d'atteindre un objectif de 150 000 personnes occupant un tel logement en 2030 .
Les propositions du rapport Piveteau-Wolfrom sur l'habitat inclusif
1) Pour éviter la crainte du manque de sécurité du projet ou, pour l'administration, d'une moindre qualité : les faire porter par une personne morale certifiée ou agréée. Celle-ci concourrait à la définition du projet, servirait d'appui à la vie partagée et au parcours de vie de chacun en faisant l'intermédiaire et garantirait la prévention de la maltraitance.
2) Pour pallier l'absence d'outil de solvabilisation universel et durable : remplacer le forfait aux structures par une aide individuelle, l'aide à la vie partagée, accompagnée le cas échéant d'un forfait de services mutualisés, financée par l'État et la CNSA.
3) Contre la difficulté de financement : créer un outil d'investissement, avec un prêt aidé spécifique.
4) Pour sécuriser le loyer et les coûts de gestion de la vie partagée : fusionner dans le logement social la convention APL et la convention de logement API qui donne accès à l'AVP.
5) Pour limiter les coûts d'entretien et de fonctionnement des espaces communs : majorer l'APL versée dans les API pour couvrir ces coûts comme les charges récupérables.
6) Pour remédier aux difficultés à mobiliser le foncier en zone tendue : optimiser l'occupation du logement social par des transformations en API.
7) Pour mobiliser une diversité de compétences : constituer un pôle de ressources national avec la CNSA et animer des équipes territoriales.
8) Pour pallier la difficulté à trouver du personnel disponible et formé : faire de l'API un levier du soutien à ces services.
Le projet de loi de financement de la sécurité sociale pour 2021 a fait un premier pas dans la bonne direction en créant, pour les résidents d'un habitat inclusif auquel n'est pas attribué le forfait prévu par la loi Elan, une aide à la vie partagée permettant de financer le projet de vie sociale et partagée, versée directement à la personne morale assurant le projet 105 ( * ) .
S'il convient de laisser une certaine liberté aux porteurs de projets, le soutien à l'habitat inclusif peut aussi exiger un peu d'anticipation sur les besoins de la population . À New York par exemple, les naturally occurring retirement communities (NORC), ou communautés de retraite naturelle, désignent les ensembles de logements dont les occupants ont vieilli ensemble dans des logements non initialement destinés aux personnes âgées, et qui se transforment du coup en communautés de retraités. Le cabinet d'urbanistes Interboro a ainsi identifié 27 NORC dans la ville, donnant lieu à divers programmes visant à adapter l'immeuble dans son intégralité ou à faciliter l'habitat intergénérationnel, plutôt que de laisser se déplacer massivement les personnes vers des établissements spécialisés. La cartographie des situations d'habitat et l'anticipation des besoins d'adaptation est ainsi une piste pour améliorer la prévention de la dépendance, à laquelle pourraient travailler les acteurs locaux.
En complément des propositions du rapport Piveteau-Wolfrom, la direction de l'habitat, de l'urbanisme et des paysages propose de s'appuyer sur le statut des logements-foyers, très large et qui ne se réduit pas aux seuls établissements sociaux et médico-sociaux, pour sécuriser le développement des habitats API dans des conditions juridiques et financières satisfaisantes. Elle travaille en outre à développer l'habitat API dans le parc existant, notamment dans les villes faisant l'objet d'une opération de revitalisation de territoire, ainsi qu'à l'ouverture, dans le cadre des habitats API, de la colocation en sous-location dans le parc social.
Proposition : mettre en oeuvre les préconisations du rapport Piveteau-Wolfrom et renforcer les compétences des départements pour cartographier les besoins et soutenir le développer de l'habitat inclusif.
* 94 Rapport de la Commission d'étude des problèmes de la vieillesse, présidée par Pierre Laroque, 1962.
* 95 Cour des comptes, Les personnes âgées dépendantes , rapport public thématique, 2005.
* 96 Cour des comptes, Le maintien à domicile des personnes âgées , rapport public thématique, 2016.
* 97 Odoxa, baromètre santé 360, la prise en charge du vieillissement en France, novembre 2019.
* 98 Albane Miron de l'Espinay et Delphine Roy, « Perte d'autonomie : à pratiques inchangées, 108 000 seniors de plus seraient attendus en Ehpad d'ici à 2030. Projections de population âgée en perte d'autonomie selon le modèle Lieux de vie et autonomie », Drees, Études et Résultats, décembre 2020.
* 99 Annexe au plan « France relance », 3 septembre 2020, p. 259.
* 100 Santé publique : pour un nouveau départ - Leçons de l'épidémie de covid-19 , rapport n° 199 (2020-2021) de Mme Catherine Deroche, M. Bernard Jomier et Mme Sylvie Vermeillet, fait au nom de la commission d'enquête d'évaluation des politiques publiques face aux pandémies, déposé le 8 décembre 2020.
* 101 « §3 SGB XI Vorrang der häuslichen Pflege: die Pflegeversicherung soll mit ihren Leistungen vorrangig die häusliche Pflege und die Pflegebereitschaft der Angehörigen und Nachbarn unterstützen, damit die Pflegebedürftigen möglichst lange in ihrer häuslichen Umgebung bleiben können ».
* 102 Sylvie Renaut et al., Vieillir à deux, aide et entraide dans le couple , Drees, 2020.
* 103 Évaluation de la mise en oeuvre de la loi d'adaptation de la société au vieillissement pour le volet domicile , rapport IGAS/IGA, septembre 2017.
* 104 Demain, je pourrais choisir d'habiter avec vous ! , rapport de MM. Denis Piveteau et Jacques Wolfrom, juin 2020.
* 105 Article L. 281-2-1 du code de l'action sociale et des familles, issu de la rédaction de l'article 34 de la loi n° 2020-1576 du 14 décembre 2020 de financement de la sécurité sociale pour 2021.