RAPPORT
La notion de « désert médical » fait florès depuis une dizaine d'années. Abondamment utilisé dans le débat public, ce vocable traduit de manière éloquente, bien que réductrice, les inégalités territoriales croissantes en matière médicale et les difficultés d'accès aux soins primaires dans certains bassins de vie . L'accessibilité des professionnels de santé et la crainte d'une désertification médicale de leur territoire figurent au premier rang des préoccupations exprimées par les habitants à leurs élus locaux, à telle enseigne que la présence d'un médecin dans une commune est aujourd'hui devenue un marqueur de l'attractivité d'un territoire.
La complexité que rencontrent certains de nos concitoyens à organiser leurs parcours de soins est corroborée par un ensemble de données convergentes. Parmi les nombreux indicateurs disponibles, ces difficultés peuvent être notamment objectivées en ayant recours au taux de renoncement aux soins et aux délais d'attente avant un rendez-vous, phénomènes entraînant des retards dans la prise en charge des patients et de leurs pathologies et susceptibles d'occasionner, dans les cas les plus graves, des pertes de chance.
Une étude de la Drees 1 ( * ) a montré que 3,1 % des personnes de 16 ans ou plus vivant en France métropolitaine (soit 1,6 million de personnes) ont renoncé à des soins médicaux en 2017 . Ce phénomène est amplifié pour les personnes pauvres en conditions de vie, qui ont trois fois plus de risques de renoncer à des soins que les autres. Quand ils résident dans une zone très sous-dotée en médecins généralistes, leur risque est plus de huit fois supérieur à celui du reste de la population . Par ailleurs, un sondage de 2019 2 ( * ) a révélé que 51 % des personnes interrogées ayant affirmé avoir renoncé à des soins l'ont fait pour des raisons liées aux insuffisances de la démographie médicale (24 % du fait d'un délai d'attente trop important, 19 % par impossibilité d'obtenir un rendez-vous dans les horaires souhaités et 8 % par éloignement géographique).
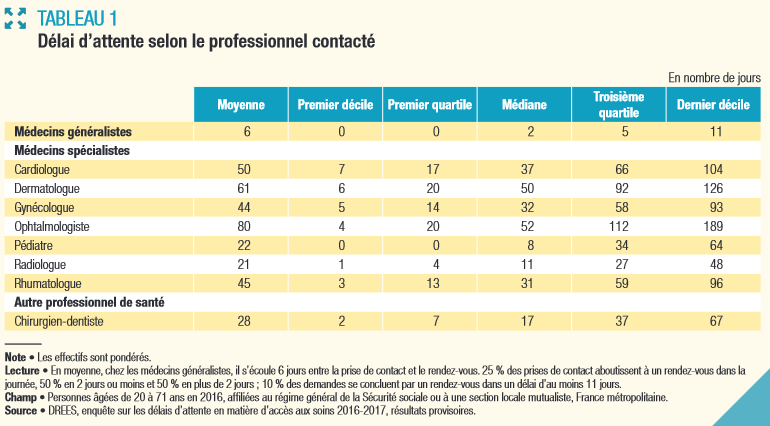
Sur l'aspect des délais d'attente, une étude de la Drees de 2018 3 ( * ) a montré que « les temps d'attente sont plus longs dans les communes où l'accessibilité géographique aux professionnels de santé est faible, notamment dans les petits et moyens pôles et dans les communes hors influence des pôles ». Le tableau ci-dessous illustre la grande variabilité des délais d'attente selon les professionnels .
Dans la continuité de ses précédents travaux sur le sujet 4 ( * ) , la commission de l'aménagement du territoire et du développement durable a décidé de se saisir à nouveau du sujet, partant du constat que l' accès des Français aux professionnels de santé se détériore . Le présent rapport n'entend pas dresser un panorama exhaustif et détaillé de l'offre insuffisante de médecins et des autres professionnels de santé dans certains territoires. Les lecteurs intéressés par les aspects statistiques et historiques de la problématique se référeront avec profit aux rapports susmentionnés de la commission, aux nombreuses études de la Drees ou au récent rapport de la délégation aux collectivités territoriales du Sénat 5 ( * ) , qui présentent de façon plus étayée les difficultés croissantes d'accès aux soins dans notre pays et proposent de surcroît une analyse des facteurs qui expliquent la situation actuelle.
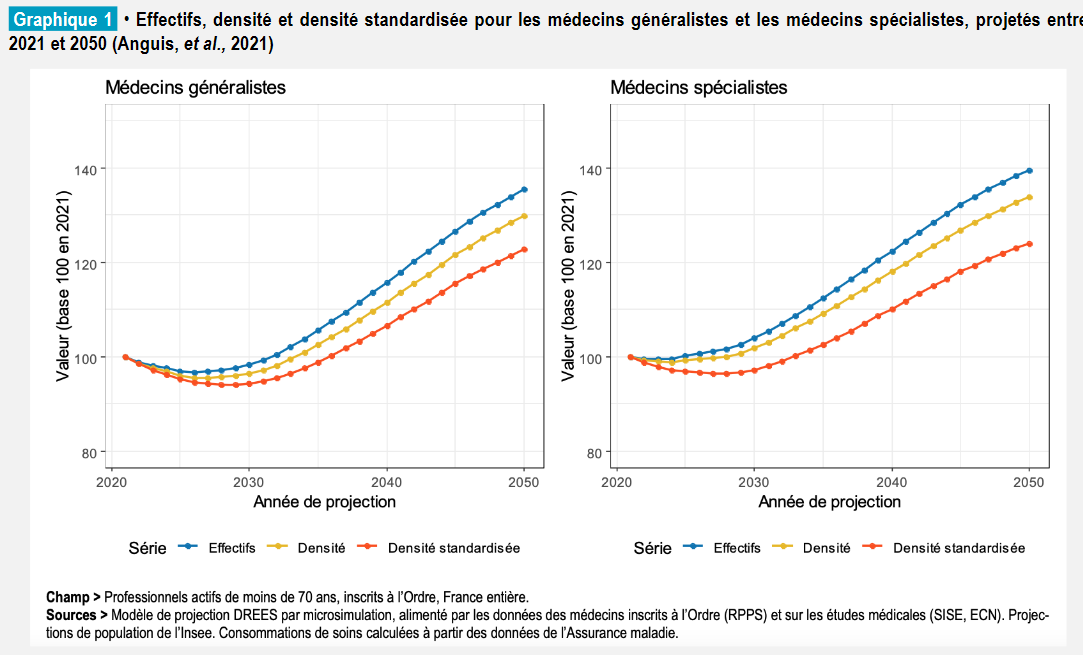
En dépit des mesures prises pendant ce quinquennat, notamment le Plan pour l'égal accès aux soins dans les territoires et la stratégie « Ma Santé 2022 », la démographie médicale est toujours sous tension et le nombre de Français éloignés des professionnels de santé bien trop élevé. Ce constat est d'autant plus préoccupant que les projections des effectifs de médecins établies par la Drees font état, à législation constante , d'une diminution des effectifs jusqu'en 2024 - avec un point bas de 209 000 médecins en activité, soit 2,7 % de moins qu'en 2020 - et un retour au niveau actuel seulement à l'horizon 2030, ainsi que l'illustrent les courbes ci-dessous 6 ( * ) .
Source : Drees.
Un double phénomène accentue la gravité de la situation : l'augmentation et le vieillissement de la population. Si rien n'est fait, compte tenu des dynamiques démographiques, la densité médicale continuera à décroître en France dans les prochaines années . Cette baisse est d'autant plus préoccupante si l'on considère la hausse des besoins de soins induite par le vieillissement et la dépendance. D'après les projections de la Drees, « la densité médicale standardisée retrouverait son niveau actuel seulement au milieu des années 2030 » : en d'autres termes, en matière de difficulté d'accès aux soins, le pire est devant nous .
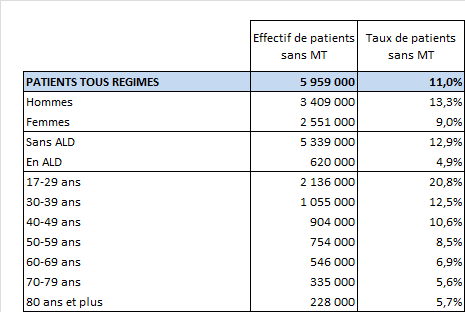
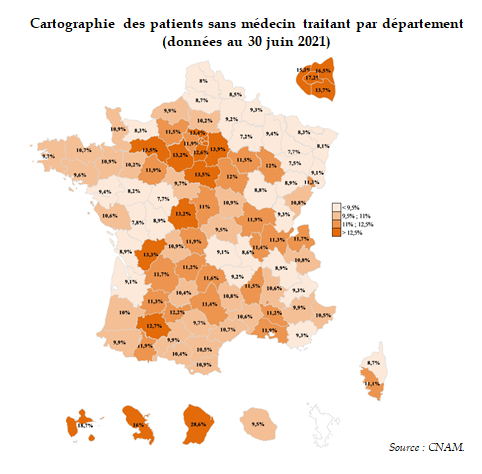
Par ailleurs, le nombre de Français sans médecin traitant au 30 juin 2021 représente 11 % de la population des patients consommant de 17 ans et plus, ainsi que l'illustre le tableau ci-après. Ce taux progresse d'ailleurs de 1,2 point depuis 2017.
Source : données fournies par la CNAM
au
questionnaire du rapporteur.
Ces constats accablants nous obligent à envisager un ensemble de mesures pour corriger les effets à long terme du numerus clausus - malgré sa levée à la rentrée universitaire 2020-2021 - et de la liberté d'installation sur la répartition des médecins , tout en libérant du temps médical , ressource trop précieuse pour être gaspillée. Il convient de tirer dès à présent les leçons de la crise sanitaire qui a montré la fragilité d'un système de santé hospitalo-dépendant et l'importance vitale de la médecine de ville pour la prise en charge des patients.
C'est animé par cet esprit que le présent rapport entend proposer des solutions, en articulant différents horizons temporels pour répondre en premier lieu à l'urgence, mais aussi consolider dans la durée les ressources médicales afin de réduire les fractures médicales et sanitaires. Celles-ci sont d'autant plus inadmissibles que la protection de la santé s'est progressivement affirmée comme un objectif de valeur constitutionnelle 7 ( * ) et que le chapitre liminaire du code de la santé publique 8 ( * ) consacre le « droit fondamental à la protection de la santé » et garantit « l'égal accès de chaque personne aux soins nécessités par son état de santé » . Il ne s'agit rien moins ici que de tenir la promesse républicaine affirmée par le législateur et rappelée par le juge constitutionnel.
I. FAIRE FACE À L'URGENCE EN OPTIMISANT LE TEMPS MÉDICAL DISPONIBLE AU BÉNÉFICE DES PATIENTS
Le présent rapport repose sur la conviction qu'il n'existe pas de solution miracle et qu'aucune mesure prise isolément ne saurait être suffisante ou efficace. En raison du caractère multifactoriel de la démographie médicale et du creusement des inégalités territoriales, le rapporteur s'est forgé la conviction, au cours des auditions, que seul un ensemble de mesures coordonnées permettra d'améliorer, durablement et de manière pérenne, l'accès aux soins .
Un certain nombre de solutions ne produiront leurs effets qu'au terme d'une période assez longue, notamment l'augmentation du nombre d'étudiants en santé, dont la durée de la formation peut excéder dix ans. Ainsi, la levée du numerus clausus 9 ( * ) , nécessaire pour permettre l'accroissement du nombre de professionnels de santé, a été une réponse trop tardive pour répondre aux besoins actuels de la population, sachant que trois quarts des bassins de vie français font face à un taux d'évolution annuel de la densité des médecins généralistes négatif depuis 2006 et que plus de 30 % de la population nationale est située en zone d'intervention prioritaire , c'est-à-dire les zones les plus fragiles en termes d'offre de soins. Autrement dit, il est de plus en plus difficile de conserver un maillage médical sur l'ensemble du territoire et d'assurer la linéarité et la cohérence du parcours de soins de chaque patient.
Les efforts de formation et l'installation de nouveaux professionnels ne sont pas les seules actions à envisager, dans la mesure où elles ne permettront pas de relever les défis de la décennie difficile qui s'annonce : il faut mobiliser des leviers à court terme pour libérer et accroître le temps médical dans les zones sous tension . Améliorer l'offre de soins et sa répartition territoriale passe à la fois par des politiques d'installation et des politiques de soutien aux professionnels de santé exerçant dans ces zones. Afin de réduire autant que possible les effets pervers et désincitatifs des mesures proposées, le rapporteur a souhaité que la liberté reste la règle et les solutions de régulation l'exception , quand aucun autre moyen n'est opératoire pour répondre aux nécessités pressantes induites par les inégalités de démographie médicale. La mission d'information part du principe que le meilleur moyen de favoriser l'attractivité médicale consiste à agir sur les conditions de travail des médecins en exercice : c'est d'ailleurs un présupposé qui s'appuie sur l'analyse scientifique.
A. DÉCHARGER LE MÉDECIN DU TEMPS ADMINISTRATIF EN FAISANT DE LUI LE COORDONNATEUR AU SERVICE DU PARCOURS DE SOINS DES PATIENTS
Selon l'enquête « Soigner demain » du CNOM 10 ( * ) , « les médecins considèrent que le temps médical, sous toutes ses facettes, est cannibalisé par le poids du temps administratif ». Plus de 8 médecins sur 10 estiment que la répartition entre temps médical et temps administratif s'est détériorée ces dernières années et 2 médecins sur 3 jugent ne pas avoir assez de temps dans leur exercice professionnel pour suivre des actions de formation continue. 82 % des médecins estiment qu'il faut de manière prioritaire augmenter le temps médical en réduisant la complexité administrative.
L'étude menée en 2021 par l'institut BVA pour l'Assurance Maladie 11 ( * ) parvient aux mêmes constats : les médecins interrogés déplorent un « sentiment de surmenage », des « missions administratives omniprésentes » et le « sentiment de faire de la médecine au rabais ». La littérature scientifique corrobore les ressentis des médecins : d'après une étude récente de chercheurs et médecins du CHU de Clermont-Ferrand, près de 45 % des médecins généralistes sont en situation de burnout et près de 5 % en burnout sévère (principalement les praticiens hommes entre 50 et 60 ans) ; le principal facteur de risque est la forte charge de travail, avec plus de 28 rendez-vous par jour ou plus de 50 heures par semaine 12 ( * ) .
Proposition 1 : Pour réduire le temps administratif qui gaspille du temps médical, accompagner de manière bien plus volontariste la montée en puissance des assistants médicaux, prioritairement dans les territoires sous-dotés, afin d'accroître le temps-médecin consacré aux soins.
Les assistants médicaux procurent une aide précieuse aux médecins, tout en libérant du temps médical au profit des patients. Ils secondent et appuient les professionnels de santé dans un ensemble de tâches administratives et soignantes : ils favorisent l'accès aux soins des patients, assurent de meilleures conditions d'exercice en permettant au médecin de se recentrer sur les soins tout en améliorant la prise en charge et le suivi des patients.
L'éventail de leurs missions est varié, avec une prédominance de tâches administratives : accueil des patients, gestion des contacts téléphoniques, mise à jour du dossier du patient, facturation, protocoles, scan des résultats des bilans. Selon l'étude BVA précitée, les assistants médicaux perçoivent leurs missions comme stimulantes et attrayantes, du fait de la proximité des patients.
Malgré l'augmentation du nombre de patients pris en charge par médecin traitant, de 907 patients en 2017 à 941 en 2021, un médecin libéral exerçant seul ne peut accroître sa patientèle au-delà d'un certain seuil, avec un plafond empirique estimé à 1 000 patients. Les assistants médicaux sont une solution pour accroître la capacité de prise en charge des patients, d'autant que les mentalités des professionnels de la santé évoluent, avec de jeunes médecins qui se détournent de l'exercice solitaire. Nous assistons progressivement à la fin du modèle du médecin isolé et l'émergence d'une multiplicité de modèles d'installation. La médecine de ville évolue vers une médecine d'équipe et de parcours de soins coordonnés.
Le financement des assistants médicaux par la CNAM
Dans le cadre de l'avenant 7 à la convention médicale du 20 juin 2019, l'aide au recrutement d'un assistant médical concerne les médecins exerçant (sauf exception) de manière regroupée, dans un cabinet d'au moins 2 médecins ou exerçant déjà de manière coordonnée (maisons de santé pluriprofessionnelles, équipes de soins primaires, équipes de soins spécialisés ou communautés professionnelles territoriales de santé).
Le montant de l'aide varie de 12 000 à 36 000 euros la première année, décroît la deuxième et se stabilise la troisième année et les suivantes, de 7 000 à 21 000 €. Pour être éligibles à cette aide, les médecins généralistes doivent avoir un nombre de patients les ayant choisis pour médecin traitant de plus de 640, ce qui exclut de facto les 30 % de médecins ayant les plus faibles patientèles. Le dispositif prévoit que le médecin s'engage à augmenter sa patientèle proportionnellement au niveau de financement qu'il reçoit de l'Assurance Maladie : en contrepartie du financement, un objectif individuel de progression de la patientèle est fixé, déterminé en fonction de la taille de la patientèle du médecin traitant ou de sa file active telle qu'observée en fonction des données disponibles au moment de la signature de l'accord. Les engagements ne sont pas vérifiés les deux premières années : ce n'est qu'à compter de la troisième année que l'aide versée est modulée en fonction de l'atteinte des engagements prévus en termes de patientèle.
Au 1 er février 2022, on dénombre 2 809 contrats d'assistants médicaux (pour 1 486 ETP) signés avec les caisses d'assurance maladie par 2 150 généralistes et 560 spécialistes, dont 1 406 contrats signés en zone sous-dense. D'après la CNAM, les assistants médicaux ont permis d'augmenter de 1 077 156 patients la file active, qui correspond au total des patients vus au moins une fois dans l'année soit en hospitalisation, soit en consultation, soit en visite à domicile.
Ce chiffre reste cependant bien inférieur aux objectifs fixés par le Gouvernement de 4 000 assistants en 2022 : il est nécessaire d'accroître les efforts de formation et de financement pour l'atteinte de cette cible et de faire désormais preuve de plus d'ambition.
Le recours aux assistants médicaux permet de repositionner le médecin au centre de la relation avec sa patientèle et augmente significativement la file active de patients : le binôme médecin-assistant médical favorise l'accès aux soins d'un plus grand nombre de patients, en organisant le temps médical d'une façon plus efficiente, avec un accompagnement humain en amont et en aval de la consultation pour le patient.
Étant donné les bénéfices avérés du déploiement des assistants médicaux - réduction des délais de rendez-vous et accueil de nouveaux patients, satisfaction exprimée par les médecins qui y ont recours, formation rapide de ces personnels -, il importe d'accompagner massivement le déploiement des assistants médicaux exerçant auprès des médecins libéraux, en assouplissant notamment la prise en charge de leur financement dans les zones sous-denses, là où leur effet levier sur la patientèle est le plus fort. Un objectif de 10 000 assistants médicaux d'ici 2024 pourrait être fixé , pour surmonter le cap difficile du point le plus bas en termes de médecins en exercice et éviter que les difficultés d'accès aux soins ne s'aggravent encore.
Proposition 2 : Dans les zones sous-denses, permettre le recrutement d'un assistant médical pour un ou plusieurs médecins en levant la condition d'exercice regroupée pour le versement de l'aide au recrutement par la CNAM et accompagner financièrement l'aménagement du cabinet pour accueillir l'assistant médical dans de bonnes conditions.
* 1 Renoncement aux soins : la faible densité médicale est un facteur aggravant pour les personnes pauvres, Aude Lapinte et Blandine Legendre (Drees), Études et résultat n° 1200, paru le 28 juillet 2021.
La Direction de la recherche, des études, de l'évaluation et des statistiques (Drees) est une direction de l'administration centrale des ministères sanitaires et sociaux qui existe depuis 1998.
* 2 Sondage « Les Français et le renoncement aux soins », réalisé par OpinionWay pour « Les Échos » et Harmonie Mutuelle.
* 3 La moitié des rendez-vous sont obtenus en 2 jours chez le généraliste, en 52 jours chez l'ophtalmologiste, Christelle Millien, Hélène Chaput (Drees), Marie Cavillon (K. Stat Consulting), Études et résultat n° 1085, octobre 2018.
* 4 Déserts médicaux : l'État doit enfin prendre des mesures courageuses ! rapport d'information n° 282 (2019-2020) du 29 janvier 2020 d'Hervé Maurey et Jean-François Longeot.
Déserts médicaux : agir vraiment , rapport d'information n° 335 (2012-2013) du 5 février 2013 d'Hervé Maurey.
* 5 Les collectivités à l'épreuve des déserts médicaux : l'innovation territoriale en action , rapport d'information n° 63 (2021-2022) du 14 octobre 2021 de Philippe Mouiller et Patricia Schillinger.
* 6 Quelle démographie récente et à venir pour les professions médicales et pharmaceutiques ? Constat et projections démographiques, Marie Anguis, Maxime Bergeat, Jacques Pisarik, Noémie Vergier, Hélène Chaput, mars 2021, accessible au lien ci-après : https://drees.solidarites-sante.gouv.fr/sites/default/files/2021-03/DD76_0.pdf
* 7 Décision n° 2012-248 QPC du 16 mai 2012, M. Mathieu E. [Accès aux origines personnelles], cons. 6. Aux termes du préambule de la Constitution de 1946, la Nation « garantit à tous, notamment à l'enfant, à la mère et aux vieux travailleurs, la protection de la santé, la sécurité matérielle, le repos et les loisirs ».
* 8 En son article L. 1110-1.
* 9 Par la loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 10 Conseil national de l'ordre des médecins, « Soigner demain, la parole aux médecins », février 2022, enquête en ligne ayant recueilli les réponses de 16 800 médecins, dont 1 355 étudiants internes en médecine.
* 11 Le dispositif d'aide à l'embauche des assistants médicaux, étude réalisée par BVA pour l'Assurance maladie, mars 2021, transmise au rapporteur par la Caisse nationale d'assurance maladie.
* 12 Burnout in French General Practitioners: A Nationwide Prospective Study , Dutheil F, Parreira LM, Eismann J, Lesage FX, Balayssac D, Lambert C, Clinchamps M, Pezet D, Pereira B, Le Roy B. Int. J. Environ. Res. Public Health. 2021 Nov 16;18(22):12044.