AVANT-PROPOS
« L'obésité est une maladie multifactorielle complexe définie par l'accumulation excessive ou anormale de gras présentant un risque pour la santé. » rappelle sobrement l'OMS.
En France, en 2015, près d'un adulte sur deux est en surpoids, et presque un sur cinq - 17 % - est obèse. Chez les enfants âgés de 6 à 17 ans, les prévalences observées étaient de 17 % de surpoids, dont 4 % d'obésité. Si ces proportions sont relativement stables depuis quelques années, la tendance de moyen et long terme est à la hausse, en France comme dans le monde, et le confinement imposé par la propagation du Sars-Cov-2, d'après les premières études publiées depuis, n'inversera hélas pas la tendance.
La crise sanitaire a en outre mis en lumière que près de la moitié des patients infectés admis en réanimation en 2020 étaient en situation d'obésité, laquelle multiplie le risque d'intubation par deux, et le risque de décès par un facteur compris entre deux et trois. La vingtaine de pathologies associées à la surcharge pondérale n'étaient ignorées de personne, mais le covid l'a dit plus uniment : l'obésité tue.
Si les facteurs précis conduisant à l'accumulation de gras dans l'organisme font encore débat dans la communauté scientifique, ils peuvent avant plus ample examen se laisser ramener, pour les besoins du tableau introductif d'ensemble, à une proposition relativement triviale pour les anthropologues et les historiens : l'épidémie d'obésité est le dernier effet collatéral du bouleversement des modes de vie causé par le développement de la société industrielle. L'essor du capitalisme a été rendu possible par une organisation nouvelle du travail des hommes, laquelle a requis pour eux des apports énergétiques adaptés.
Comme le résume Sidney Mintz, anthropologue étatsunien auteur d'une histoire du sucre devenue un classique des sciences sociales : « En l'an 1000 de notre ère, peu d'Européens connaissaient l'existence du saccharose ou de la canne à sucre. En 1650, les Anglais riches et les nobles étaient de grands amateurs de sucre, lequel figurait tant dans les médicaments, l'imagerie littéraire que pour afficher son rang. En 1800, le sucre était devenu une nécessité - certes rare et coûteuse - et en 1900, il constituait près du cinquième de l'apport en calories du régime alimentaire d'un Britannique . » Et d'ajouter, avec des accents rousseauistes : « la première tasse de thé sucré bue par un ouvrier anglais [...] a préfiguré la transformation de toute une société, le remaniement total de sa base économique et sociale » 2 ( * ) .
Nous pouvons désormais ajouter : et de la santé des populations.
En effet, « de 1900 à 1970, la production mondiale de sucre centrifugé aurait augmenté de 500 % ; certains même avancent le chiffre de 800 % », sans compter que, depuis les travaux de Mintz, ont été inventés les édulcorants de synthèse, à commencer par le high fructose corn syrup (HFCS), ou sirop de glucose à forte teneur en fructose. Développé par l'industrie étatsunienne pour remédier aux effets de son propre embargo sur le sucre cubain après 1962, cet édulcorant, si discret qu'il est rapidement devenu omniprésent dans l'industrie agroalimentaire, est principalement métabolisé en graisse dans le foie et est donc soupçonné d'être la cause essentielle des maladies chroniques contemporaines 3 ( * ) . Quant aux substituts à base de saccharose qui ont commencé à le remplacer, il est douteux qu'ils soient plus sains.
Pourquoi ces évolutions ? Mintz encore : « Le sucre et d'autres aliments énergétiques, en nourrissant, rassasiant - voire en droguant - les ouvriers des fermes et des usines, ont considérablement réduit les coûts engendrés par la création et la reproduction du prolétariat métropolitain. [...] L'empressement des ouvriers à travailler plus dur de façon à gagner - donc à consommer - davantage représente un trait fondamental de l'évolution des modes d'alimentation moderne. [...] De ce point de vue, le sucre s'est avéré le produit idéal [...] il procure un sentiment de satiété et de satisfaction plus rapidement qu'aucun glucide complexe . [...] cet amenuisement du rôle des glucides complexes témoigne du changement dans le rapport entre plat principal / féculents et garniture / assaisonnement. [...] La consommation accrue de sucre est allée de pair avec l'augmentation frappante de celle des matières grasses . »
C'est donc au bout de cette histoire inextricablement économique, sociale et culturelle que prend place cette épidémie contemporaine . L'enrichissement du régime alimentaire occidental en calories rapidement métabolisées est, sur la longue période, l'effet de la place croissante du goût sucré dans notre alimentation - qu'il s'agisse du sucre extrait de la canne produite par le système esclavagiste naguère ou des édulcorants de synthèse -, laquelle va de pair avec l'organisation sociale née de la révolution industrielle. Et d'ailleurs, dans la nouvelle histoire du sucre, remarquée, que vient de publier l'historien britannique James Walvin à la suite de Mintz, et qui court de l'Antiquité à nos jours, les quatre derniers chapitres - sur seize - sont précisément consacrés au phénomène de surpoids et d'obésité 4 ( * ) .
C'est assez dire, si les sciences sociales voient juste, la difficulté du défi auquel est confrontée la politique de santé publique : car que peut l'administration, ou même le législateur, contre un changement anthropologique qui plonge ses racines dans l'organisation même de la société moderne ?
L'action publique peut, précisément, s'ouvrir aux dimensions extra-sanitaires du problème . Les auteurs du présent rapport partagent la conviction de Jean-Marie Le Guen, auteur d'un état des lieux ambitieux il y a près de vingt ans : « La médecine, qui permet de comprendre et de traiter les cas individuels, semble impuissante à modifier à elle seule les causes de la maladie, parce qu'elles dépendent largement de l'évolution de la société. C'est au politique d'agir pour changer le cours des événements » 5 ( * ) . Et, à vrai dire, les réflexions sur les différentes facettes de la question commencent à être nombreuses 6 ( * ) .
Le Sénat lui-même s'était penché sur le problème dès le lancement du premier plan national nutrition santé. En 2005, notre ancien collègue Gérard Dériot avait, au nom de l'Office parlementaire d'évaluation des politiques de santé, parfaitement identifié les pistes d'action ouvertes aux pouvoirs publics : le rôle de la distribution et de l'industrie agroalimentaire en améliorant l'information des consommateurs par l'étiquetage des produits et en encourageant à la reformulation des aliments industriels peu équilibrés, la distribution d'aliments sains aux ménages les plus modestes, l'encouragement d'un mode de vie plus favorable à l'activité physique en intégrant la lutte contre l'obésité dans la politique de la ville et des transports et en rendant les équipements sportifs plus accessibles.
Le présent rapport ne s'écartera pas de ces grandes lignes mais ses auteures tâcheront de les reconsidérer en conservant de leurs nombreuses auditions la conviction que les différents dispositifs déployés depuis une quinzaine d'années maintenant ont placé un poids excessif sur les épaules des individus, réputés principalement responsables de leur niveau de masse graisseuse et encouragés, dans le meilleur des cas, à changer de comportement pour la réduire.
Si la prise en charge des personnes obèses et la promotion de l'activité sportive sont des enjeux majeurs, la mission a souhaité examiner plus en détail les moyens de prévention du surpoids et de l'obésité par la promotion d'un environnement alimentaire de qualité - et note à cet égard le signal envoyé il y a peu par un ministère de la santé qui serait aussi, pour la première fois, celui « de la prévention » 7 ( * ) .
La France, pays mondialement connu pour son art de vivre et dont, en particulier, le repas gastronomique et ses rituels sont inscrits au patrimoine culturel immatériel de l'Unesco depuis 2010 , ne saurait se satisfaire de ce que le mode de vie contemporain et la « technologie alimentaire » - pour reprendre le terme par lequel Sidney Mintz désigne l'adaptation qu'il impose à l'offre de nourriture - sapent ses fondements même, et doit donc tout faire pour inverser la tendance à l'oeuvre.
« Que ton aliment soit ta meilleure médecine », attribue-t-on fréquemment à Hippocrate 8 ( * ) , généralement pour inciter les individus auxquels on prétend s'adresser à manger mieux. C'est insuffisant, par oubli de la seconde partie de l'aphorisme qui, en version originale, à « dans l'aliment, médication excellente » oppose « dans l'aliment, médication mauvaise », pour conclure : « mauvaise et excellente, relativement » 9 ( * ) . En effet, manger s'apprend et , bien que cette fonction biologique soit toujours exercée par un seul organisme à la fois, c'est aussi un acte de culture, donc une activité sociale dont il nous revient collectivement de (re)dessiner les contours.
I. L'OBÉSITÉ : UN PHÉNOMÈNE INÉGALITAIRE EN CROISSANCE, GRAVE ET COMPLEXE
A. UNE MALADIE GRAVE, EN AUGMENTATION DU FAIT DE LA CRISE SANITAIRE
1. Une maladie complexe, source de discrimination
a) Une maladie difficile à guérir, associée à de nombreuses pathologies et engendrant une diminution de l'espérance de vie
(1) Une fois installée, l'obésité est une maladie complexe à guérir
Le tissu adipeux se modifie au fur et à mesure de la prise de poids ; il devient pathologique et résistant à l'amaigrissement . Son inflammation et la transformation de son contenu expliquent partiellement les complications de l'obésité.
La prise en charge de l'obésité, très loin de se limiter à perdre du poids, consiste à accompagner une personne atteinte d'une maladie chronique. En cas de perte de plus d'un kilogramme par mois, le corps met en place des mécanismes pour stopper la perte de poids. Les recommandations dans la prise en charge de l'obésité consistent donc généralement à ne pas perdre plus de 5 % de son poids en une année. Les réponses pondérales à la prise en charge de l'obésité sont variables, en lien notamment avec l'altération du tissu adipeux, la génétique, le microbiote intestinal.
Tous les professionnels de santé auditionnés ont insisté sur le fait que plus la pathologie est prise en charge tôt, plus les soins seront efficaces.
(2) Une vingtaine de pathologies sont associées à l'obésité
Dix-huit pathologies sont associées à la survenue d'une obésité. Sans faire preuve d'exhaustivité, on peut évoquer :
- des maladies cardiovasculaires (cardiopathies, accidents vasculaires cérébraux) dont 23 % des cas sont imputables à l'obésité dans le monde selon l'OMS ;
- le diabète de type II : chez la personne obèse, l'insuline n'agit plus correctement et l'utilisation du glucose par les cellules est perturbée, provoquant une augmentation de la concentration du glucose dans le sang et une hyperglycémie. 44 % des cas mondiaux de diabète de type II seraient imputables au surpoids et à l'obésité selon l'OMS .
- des cancers : l'obésité est un facteur de risque majeur de treize sortes de cancer, notamment de l'endomètre, du sein, des ovaires, de la prostate, du foie, de la vésicule biliaire, du rein et du côlon. Dans le monde, près d'un demi-million de nouveaux cas annuels de cancer peuvent être attribués au surpoids et à l'obésité, estime une étude conduite par le Centre international de recherche sur le cancer (CIRC/IARC). L'agence pour le cancer de l'OMS fait la même estimation en calculant que le surpoids et l'obésité sont responsables de 3,6 % (environ 481 000 cas) de l'ensemble des nouveaux cas de cancers des adultes en 2012 10 ( * ) . Le rapport de l'OMS sur l'obésité en Europe de mai 2022 indique que, dans certains pays, « l'obésité dépassera le tabagisme en tant que principal facteur de risque de cancer évitable » dans les années à venir. En France, on estime que 5,4 % des cancers sont attribuables à l'excès de poids en 2015, soit 18 600 cas dont 3 400 cancers du côlon, 2 600 cancers du rein, 4 500 cancers du sein et 2 500 cancers de l'endomètre 11 ( * ) .
- des troubles musculo-squelettiques , dont l'arthrose ;
- des troubles psychiques : l'obésité augmente le risque de 55 % de développer une dépression au cours d'une vie ;
- des troubles hormonaux ;
- des maladies respiratoires (apnée du sommeil, hypoventilation, asthme). L'obésité induit une diminution de la force des muscles respiratoires ainsi qu'une réduction des volumes pulmonaires efficaces.
Le covid-19 est la dernière pathologie associée à l'obésité . Les données issues des études successivement conduites ont confirmé les résultats que recueillaient, dès le début de l'épidémie en avril 2020, les équipes du CHRU de Lille 12 ( * ) : plus de 47 % des patients infectés entrant en réanimation étaient en situation d'obésité, et une forme sévère d'obésité augmentait significativement le risque d'être placé sous respiration mécanique invasive, indépendamment de l'âge, de l'hypertension artérielle ou d'un diabète. Le risque de décès par covid-19 est également fortement accru pour les patients atteints d'obésité. La relation entre obésité et forme sévère de covid-19 est plus marquée chez les patients jeunes.
|
Multiplication
|
Multiplication
|
|
|
Surpoids |
1,65 |
1,41 |
|
Obésité modérée |
1,93 |
1,89 |
|
Obésité sévère |
1,98 |
2,79 |
|
Obésité massive |
1,98 |
2,55 |
Source : Commission des affaires sociales du Sénat
Plusieurs facteurs expliquent que le covid-19 frappe durement les personnes atteintes d'obésité : leurs performances ventilatoires sont abaissées, elles présentent des troubles des réactions immunologiques, des phénomènes inflammatoires (puisque l'obésité est caractérisée par un état inflammatoire chronique de bas niveau, le tissu adipeux étant le site d'une inflammation). Enfin, le tissu adipeux pourrait servir de réservoir au virus.
(3) Conséquence de leur maladie et des pathologies associées, les personnes atteintes d'obésité ont une espérance de vie réduite
Le surpoids et l'obésité sont reconnus comme la cinquième cause de mortalité par l'OMS ; ils entraînent le décès d'au moins 2,8 millions de personne chaque année . L'obésité et ses pathologies associées réduisent l'espérance de vie de 0,9 à 4,2 ans selon les pays de l'OCDE 15 ( * ) , qui estime que les Français vivent en moyenne 2,3 ans de moins à cause du niveau de surpoids et d'obésité de l'ensemble de la population .
Une étude du Lancet 16 ( * ) (2016), réalisée à partir de l'analyse de données concernant près de quatre millions d'adultes à travers le monde, estime que les personnes en surcharge pondérale perdent en moyenne un an d'espérance de vie . Cette perte d'espérance de vie s'accroît avec les kilos en trop : les personnes atteintes d'obésité modérée perdent en moyenne trois ans d'espérance de vie et celles présentant une obésité sévère, dix ans. Alors que le risque de mourir avant 70 ans est de 19 % pour les hommes et de 11 % pour les femmes ayant un IMC normal, il grimpe à 29,5 % pour les hommes et 14,6 % pour les femmes modérément obèses.
b) La double peine : quand les discriminations s'ajoutent à la maladie
L'obésité est un facteur de discrimination d'une part, et d'appauvrissement d'autre part.
Les causes génétiques et environnementales de l'obésité demeurant extrêmement méconnues, l'obésité est trop souvent considérée comme un choix de vie et non comme une pathologie . Dans la lignée du sociologue américain Erving Goffman, le Pr Jean-Pierre Poulain montre que l'obésité agit comme un stigmate 17 ( * ) : une étiquette est collée à une personne, laquelle est ensuite réduite à son étiquette. Cette étiquette justifie une série de discriminations sociales. Le piège se referme lorsque le stigmatisé trouve normal d'être considéré de la sorte.
Les effets discriminants de l'obésité sont particulièrement bien documentés outre-atlantique, les études françaises étant à la fois plus récentes et moins complètes.
Concernant les parcours scolaire et universitaire : dès 1968, des études étatsuniennes montrent que ceux qui étudient à l'université sont plus minces que ceux qui n'ont pas accès aux études supérieures. Plus récemment, l'OCDE déplore que « les enfants ayant un IMC standard sont 13 % plus susceptibles d'obtenir de bons résultats scolaires que les enfants obèses ; ces écarts sont plus marqués chez les filles, puisqu'elles ont 27 % de chance d'obtenir de meilleurs résultats scolaires lorsqu'elles ne sont pas obèses. Les élèves atteints d'obésité ont une probabilité d'absentéisme plus élevée et des périodes d'absentéisme plus longues. Les enfants en surpoids ont un niveau d'instruction inférieur et une probabilité plus élevée de ne pas terminer leurs études supérieures. Les garçons et les filles atteints d'obésité sont, respectivement, deux et trois fois plus susceptibles d'être victimes de harcèlement » 18 ( * ) .
S'agissant des revenus et de l'emploi : à qualifications égales, ceux qui ont un IMC plus important trouvent plus difficilement du travail. À expérience égale, les femmes ont 3,5 fois moins de chances d'accéder à un entretien d'embauche si elles présentent une surcharge pondérale. À l'échelle des pays de l'OCDE, les adultes atteints d'au moins une maladie chronique associée à la surcharge pondérale ont 8 % moins de chances d'être en emploi l'année suivante 19 ( * ) . S'agissant des discriminations, la 9 e édition du physique de l'emploi 20 ( * ) , publié par le Défenseur des droits et l'Organisation internationale du travail, énonce : « Avoir une corpulence hors normes constitue un inconvénient majeur pour être embauché et peut inciter les employeurs à questionner les candidats sur leur poids lors des entretiens d'embauche. [...] La discrimination à l'embauche liée à l'apparence physique est plus fréquemment rapportée par les personnes obèses [...] Les normes d'attractivité physique et de corpulence admises en France, valorisant la minceur pour les femmes, semblent s'étendre jusqu'aux conditions de recrutement. [...] Les femmes obèses rapportent 8 fois plus souvent que les femmes d'IMC « normal » avoir été discriminées à cause de leur apparence physique. Les hommes obèses le déclarent trois fois plus que les hommes d'IMC « normal ». [...] Le moment privilégié de la discrimination rapportée par les chômeurs est l'entretien d'embauche. »
Les associations de personnes obèses dénoncent en outre la discrimination dont elles font l'objet dans le système de soins . Elles déplorent que tout problème de santé de la personne obèse soit renvoyé à son poids et à sa responsabilité personnelle. Les professionnels participant au programme « Mission : retrouve ton cap » (MRTC) ont d'ailleurs indiqué aux rapporteures que les familles évitaient souvent de consulter pour les problèmes de poids de leur enfant par crainte des jugements moraux et moralisateurs. Le harcèlement à l'école peut alors constituer un motif de première consultation, une fois que l'obésité est installée.
Jean-Pierre Poulain évoque également la trajectoire sociale des personnes atteintes d'obésité en étudiant les mariages : « Les femmes dotées d'un IMC en dessous de 25 font plus souvent des mariages ascendants (avec un mari qui a une position sociale plus élevée que le père) que les filles qui ont des IMC importants. »
2. Une « épidémie mondiale » exacerbée par la crise sanitaire
a) Une dynamique mondiale mise en lumière à la fin des années 1990 par l'OMS et ininterrompue depuis
L'obésité est une pathologie caractérisée par une accumulation anormale ou excessive de graisse corporelle, doublée d'une modification du tissu adipeux , entraînant une détérioration de la santé et pouvant réduire l'espérance de vie.
La prévalence de cette pathologie a commencé à augmenter dans les années 1980 mais s'est surtout amplifiée au cours de la décennie 1990 dans les pays développés, avant de se répandre sur tous les continents.
L'obésité est généralement appréhendée grâce à l'indice de masse corporelle (IMC), obtenu par la division de la masse de la personne par le carré de la taille et exprimé en kilogramme par mètre carré (kg/m²). On distingue différentes catégories de corpulence en fonction du chiffre obtenu. La surcharge pondérale désigne à la fois le surpoids et l'obésité.
Source : Commission des affaires sociales
C'est dans son rapport de 1997 21 ( * ) que l'organisation mondiale de la santé (OMS) a lancé la première alerte globale en évoquant une « épidémie d'obésité ». L'institution internationale évoque alors la « première épidémie non infectieuse de l'histoire de l'humanité » : « On peut considérer l'obésité simplement comme l'une des maladies non transmissibles désormais rencontrées aussi bien dans les pays développés que dans les pays en développement. L'épidémie mondiale d'obésité n'est que le reflet des problèmes sociaux, économiques et culturels majeurs auxquels sont actuellement confrontés les pays en développement et les pays nouvellement industrialisés, ainsi que les minorités ethniques et les populations défavorisées des pays développés . » Ce document marque un important changement de paradigme : l'obésité n'est plus considérée comme un simple facteur de risque, susceptible d'engendrer des pathologies, mais comme une maladie à part entière et en plein essor .
D'après les chiffres de l'OMS, à l'échelle mondiale, le nombre de cas d'obésité a triplé entre 1975 et 2016. Ainsi, en 2016 :
- près de 2 milliards d'adultes (39 %) étaient en surpoids et, sur ce total, plus de 650 millions étaient obèses , soit 13 % de la population mondiale . Les prévalences sont néanmoins très diverses en fonction des régions du globe : 40 % des États-uniens sont obèses, mais seulement 4,2 % des Japonais sont touchés ;
- plus de 340 millions d'enfants et d'adolescents âgés de 5 à 19 ans étaient en surpoids ou obèses, dont 10 % d'enfants de moins de 5 ans.
L'IMC : un indicateur statistique généralisé mais imparfait
Plusieurs indicateurs permettent de mesurer le surpoids et l'obésité chez une personne ou au sein d'une population : différentes versions du rapport entre la taille et le poids (dont l'IMC), le rapport entre tour de taille et tour de hanches, l'étude des plis cutanés, etc .
En 1997, l'OMS estime que « l'on peut considérer que l'IMC offre la mesure la plus utile, même si elle est grossière, de l'obésité dans une population ». L'OMS évoque néanmoins les limites de cet indicateur : « L'IMC ne permet pas de prendre en compte la grande variation, qui existe dans la nature d'obésité rencontrée chez différents sujets et dans différentes populations. »
En 1998, les critères de poids normal sont modifiés. Auparavant, le surpoids était défini par un IMC supérieur à 27,3 pour les femmes et à 27,6 pour les hommes. Depuis 1998, toute personne dont l'IMC dépasse 25 est considérée en surpoids. Le seuil de l'obésité (IMC supérieur à 30) n'est pas modifié lors de cette requalification. Cette standardisation ne tient plus compte des différences entre hommes et femmes ; elle n'intègre plus, non plus, les différences de corpulences en fonction des régions du globe. Or, d'après le généticien Philippe Froguel, « il y a consensus pour dire que les classes de corpulences ne sont pas les mêmes d'une ethnicité à l'autre - par exemple l'obésité en Asie devrait commencer à un IMC à 27 et non à 30. »
Ces évolutions sont retracées par le sociologue Jean-Pierre Poulain 22 ( * ) : « En 2000, l'indice de masse corporelle a été posé par l'OMS comme mesure universelle de l'obésité . Ce faisant, le monde de l'obésité scientifique sortait d'une période de relative cacophonie dans la mesure de la corpulence, car non seulement les méthodes étaient variables d'un pays à l'autre, parfois d'une équipe de recherche à l'autre, mais même lorsque l'on utilisait l'IMC, les seuils différaient d'une région du monde à l'autre. On imagine aisément les difficultés pour opérer des comparaisons internationales dans un tel contexte. L'uniformisation fut une étape importante du développement de la recherche en épidémiologie. »
Si cette standardisation des seuils d'IMC avait, d'après le sociologue Thibault de Saint-Pol, une visée essentiellement statistique et globale, l'IMC a par la suite été « détourné » pour caractériser une pathologie à l'échelle d'un individu. Pourtant, l'IMC a plusieurs limites et ne donne qu'une indication approximative de la surcharge pondérale d'un individu :
- d'une part, il ne permet pas de connaître la part de masse maigre et de masse grasse . Ainsi, l'IMC d'un athlète de haut niveau peut être supérieur à 30 sans que ce dernier soit considéré comme obèse ;
- d'autre part, il ne permet pas d'apprécier la distribution du tissu adipeux : on sait pourtant que l'excès de masse grasse dans la région abdominale est associé à un risque accru de maladies associées, indépendamment de l'IMC. La notion d'obésité abdominale, définie par un tour de taille supérieur à 88 cm chez la femme et à 100 cm chez l'homme permet de définir « l'obésité abdominale » et de distinguer la « graisse viscérale », qui atteint les organes, de la graisse « sous-cutanée ».
b) Une épidémie aggravée par la crise sanitaire
Au printemps 2022, vingt-cinq ans après sa première mise en garde contre une épidémie d'une nature nouvelle, l'OMS-Europe alerte à nouveau sur la hausse de la prévalence du surpoids et de l'obésité dans le contexte post-covid, à l'occasion de la publication de son rapport 23 ( * ) sur l'obésité dans la région européenne de l'OMS 24 ( * ) .
L'OMS-Europe constate l'impossibilité d'enrayer la progression de l'obésité . L'augmentation de la prévalence du surpoids et de l'obésité a été constante ces dernières années, et pas un seul état de la région n'est en voie d'atteindre l'objectif de diminuer l'augmentation de cette prévalence d'ici 2025 . Les taux de surpoids et d'obésité ont atteint des proportions épidémiques et continuent de grimper puisque 59 % des adultes et 28 % des enfants sont en surcharge pondérale . Le surpoids et l'obésité sont à l'origine de 13 % de la mortalité globale européenne, soit 1,2 million de décès annuels, et la surcharge pondérale est le principal facteur de risque d'invalidité.
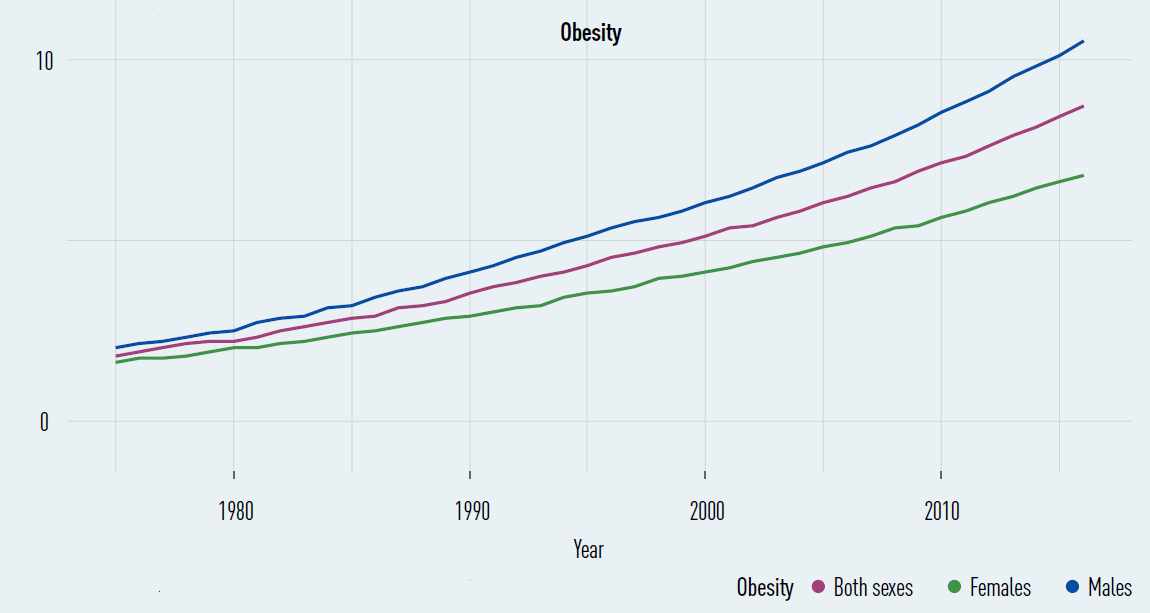
Prévalence de l'obésité parmi les
5-19 ans
dans la région européenne de l'OMS, par sexe
(1975-2016)
Source : OMS, Who European regional obesity, report 2022
L'OMS indique que la pandémie de covid-19 a entraîné des changements défavorables dans les habitudes de consommation alimentaire et d'activité physique qui ne seront « réversibles qu'au prix d'effort considérables » .
Cette vaste étude internationale peut être mise en perspective avec une étude microsociologique réalisée par Santé publique France en avril 2021 dans le Val-de-Marne 25 ( * ) qui illustre l'augmentation significative, à la suite de la crise sanitaire et des mesures anti-covid, de la prise de poids chez des enfants de moyenne section de maternelle. La part des enfants obèses a en effet presque doublé entre 2018-2019 et 2020-2021, pour atteindre 4,6 % des élèves. L'étude souligne le rôle délétère des mesures prises pour freiner l'épidémie de covid : confinement, fermeture des écoles, fermeture des cantines scolaires, cessation des activités sportives, etc .
La pandémie de covid-19 a en outre aggravé certaines des causes de l'obésité . Une étude 26 ( * ) de santé publique France a montré comment le confinement du printemps 2020 avait eu un impact sur les comportements alimentaires : recours à une alimentation émotionnelle - consistant à manger en réponse à des émotions comme le stress ou l'anxiété -, consommation d'aliments plus caloriques, déstructuration des repas et grignotage. Simultanément, la sédentarité a augmenté et l'activité physique a décru. Une situation financière difficile, une santé mentale dégradée et une augmentation de l'apport énergétique étaient des facteurs associés à la prise de poids, qui touchait plus d'un quart des répondants. L'étude concluait « qu'un confinement de longue durée ou des confinements répétés risqueraient d'exacerber certains problèmes de santé, comme peuvent l'être le surpoids et l'obésité, et risqueraient aussi d'aggraver les inégalités sociales de santé ».
3. En France : une prévalence stable qui masque des inégalités sociales particulièrement marquées
La prévalence de l'obésité peut être mesurée à partir :
- de données déclaratives : chaque individu déclare son poids et sa taille. Le poids a tendance à être sous-estimé alors que la taille a tendance à être surestimée par les déclarants ;
- de données mesurées par une tierce personne, plus fiables.
Pour un même échantillon de personnes, la méthodologie de l'enquête entraînera donc des résultats différents, dont il faut tenir compte en analysant les études.
Des comparaisons européennes sont rendues possibles grâce aux données d'Eurostat, qui recueille tous les six ans, dans l'ensemble de l'Union européenne, dans le cadre de son enquête « European Health Interview Survey », une mesure déclarative du poids et de la taille des Européens 27 ( * ) .
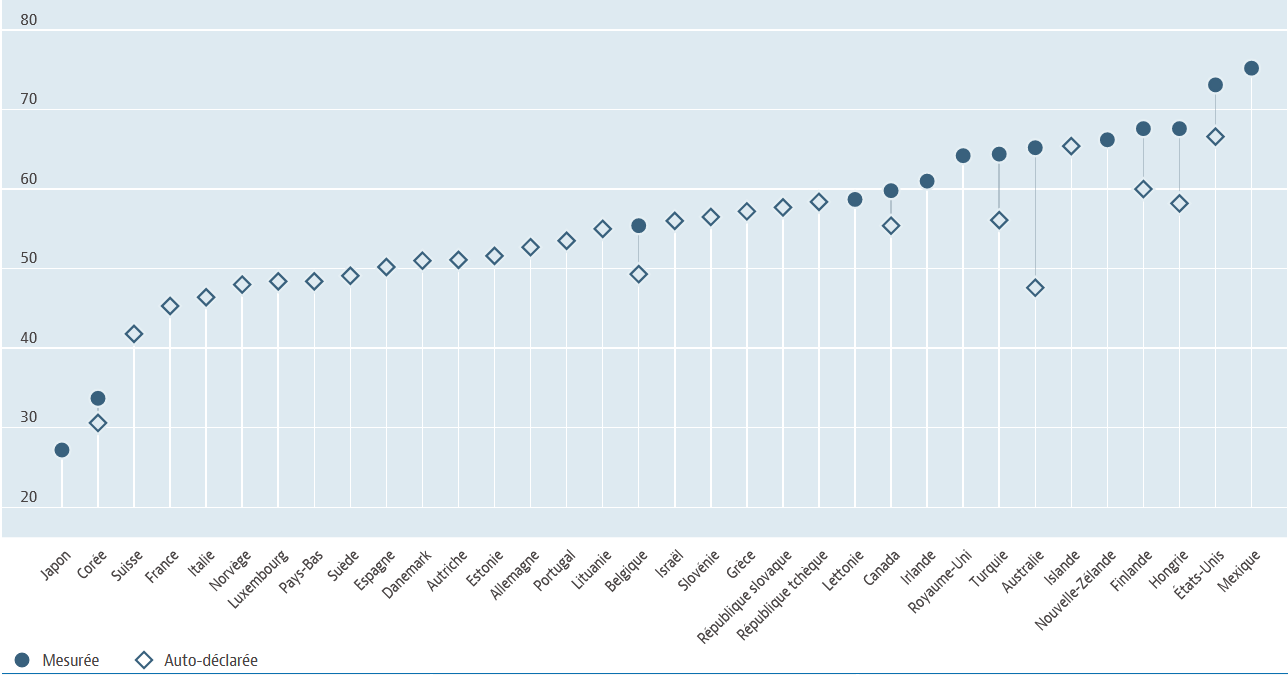
Sur la base de ces données, la France est le quatrième pays le moins touché de l'OCDE, et le pays le moins touché de toute l'Union européenne en matière de surcharge pondérale.
Pourcentage de la population de 15 ans ou plus en
surcharge pondérale
dans les pays de l'OCDE
Source : OCDE
Selon l'OCDE, le taux d'obésité chez les adultes a augmenté plus faiblement en France que dans les autres pays, passant de 9 % en 2000 à 14 % en 2019. Si l'on se réfère à des données mesurées, le taux d'obésité est également stable et s'élève à 17 %.
a) Des études nationales de prévalence parcellaires et lacunaires
Les données relatives à la prévalence de l'obésité en France sont parsemées dans différentes études, dont la périodicité est insuffisante, et la méthodologie parfois approximative.
L'obésité en population adulte en France
L'étude de référence est l'étude Esteban, menée par Santé publique France dans le cadre du programme national nutrition santé (PNNS). Il s'agit d'une étude transversale en population générale portant sur un échantillon aléatoire national d'adultes et d'enfants dont l'IMC est mesuré.
L'enquête Esteban a pris le relais de l'étude nationale nutrition santé (ENNS) menée en 2006. Cette périodicité d'une dizaine d'années semble tout à fait insuffisante pour suivre avec précision et efficacité l'évolution d'un problème de santé publique majeur tel que l'obésité.
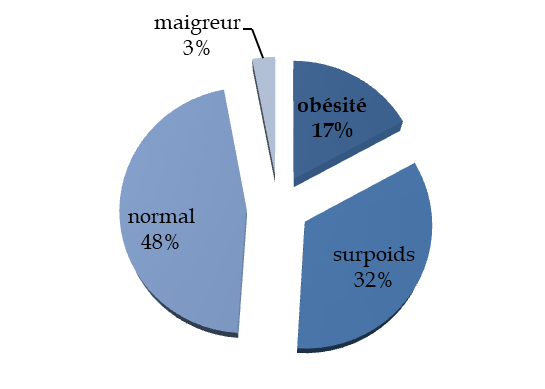
L'étude Esteban publiée en 2017 présente des données recueillies en 2014 et 2015 qui suggèrent une relative stabilité du surpoids et de l'obésité en population générale :
- 49 % des adultes sont en surcharge pondérale (- 0,3 point depuis 2006) ;
- Parmi eux, 17 % des adultes sont en situation d'obésité (+ 0,1 point depuis 2006).
Surpoids et obésité dans la population française adulte
Source : Commission des affaires sociales, d'après les données de l'enquête Esteban de 2017
D'autres études, plus récentes mais moins fiables, ont été menées à propos de l'évolution de la prévalence de l'obésité chez les adultes en France.
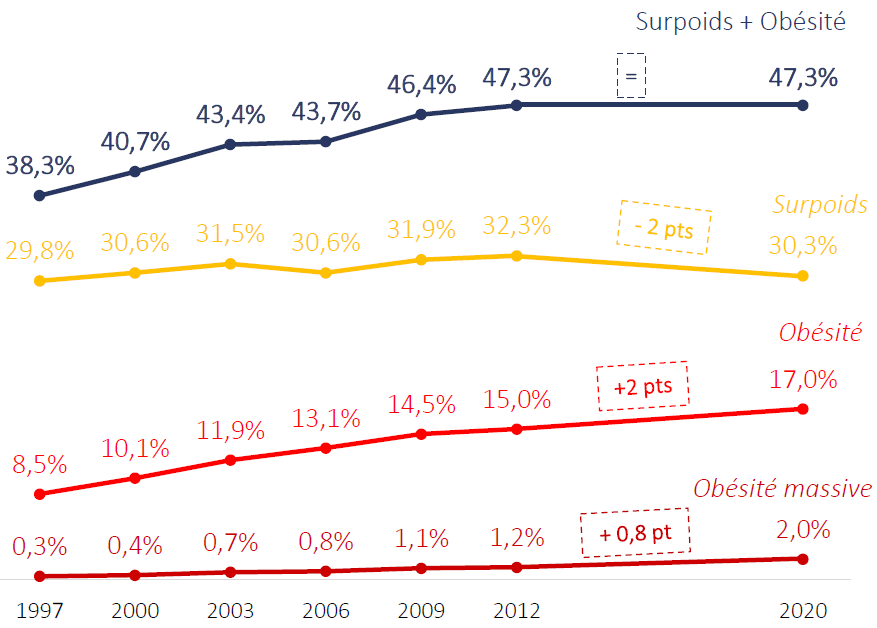
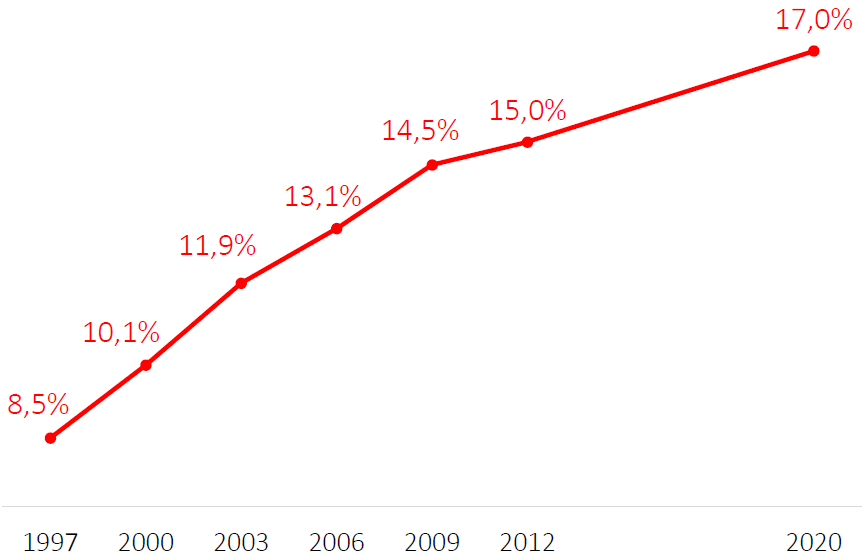
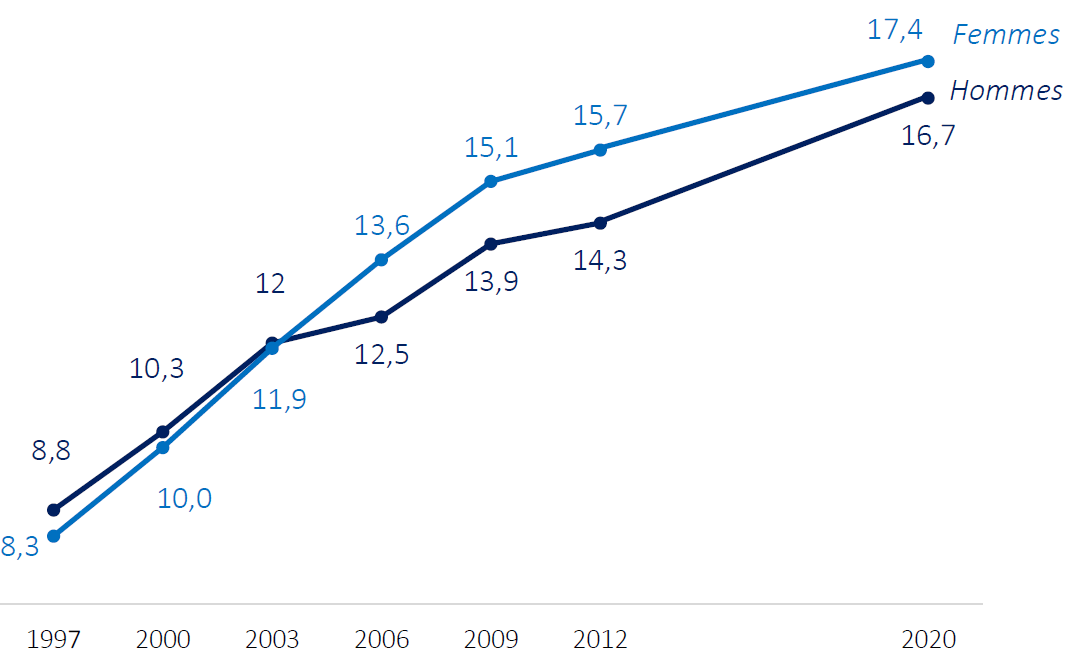
L'enquête épidémiologique nationale sur le surpoids et l'obésité, dite Obépi-Roche , a été menée tous les trois ans depuis 1997 - à l'exception de la période 2012-2020, faute de financement. Elle est réalisée auprès d'un échantillon d'environ 12 000 Français interrogés par Internet et présente une extrapolation des résultats en nombre de Français. Les données sont déclarées et non mesurées. Sous cette réserve, cette étude indique que l'IMC moyen est presque stable chez l'adulte entre 2012 et 2020 , puisqu'il passe de 25,4 à 25,5. La prévalence de l'obésité augmente quant à elle de deux points, en passant de 15 % en 2012 à 17 % en 2020 . Parmi les trois catégories d'obésité, notons la forte augmentation de l'obésité massive (IMC > 40) qui passe de 1,2 % de la population à 2 % en huit ans.
Évolution de la prévalence du surpoids et de l'obésité en France
Évolution de la prévalence de l'obésité en France
Source : Enquête Obépi-Roche, 2020
Une augmentation de la prévalence de l'obésité a été mise en lumière en 2021, lors de la publication de résultats relatifs au statut pondéral des Français participant à la cohorte « Constances » . Il s'agit d'une cohorte pilotée depuis 2009 par l' Institut national de la santé et de la recherche médicale (Inserm) et la Caisse nationale de l'assurance maladie , visant à inclure 200 000 volontaires âgés de 18 à 69 ans, tirés au sort parmi les assurés du régime général de la sécurité sociale et auxquels il est demandé de réaliser un examen de santé tous les cinq ans et de répondre à un questionnaire tous les ans. Dès 2016, on constate que l'obésité abdominale touche 41,6 % des hommes et 48,5 % des femmes de la cohorte. En juillet 2021, des résultats préoccupants sont publiés 28 ( * ) : entre 2013 et 2016, la prévalence de l'obésité de classe I (IMC compris entre 30 et 35) a augmenté de manière significative chez les femmes passant de 9,1 à 10,6 % et chez les hommes, passant de 10,7 à 12,3 % . Aucune augmentation significative concernant les obésités de classes II et III n'a été décelée. Autre motif d'inquiétude, la prévalence de l'obésité chez les jeunes adultes de la cohorte (18-29 ans) a augmenté de 93 % chez les hommes et de 50 % chez les femmes, en seulement quatre ans.
L'obésité infantile en France
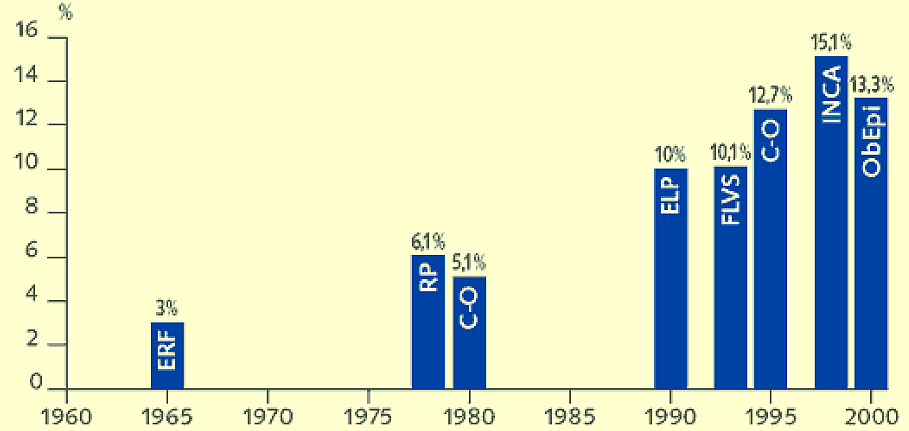
Les données relatives à la prévalence de l'obésité infantile en France ne sont pas beaucoup plus simples à recueillir et à analyser. Ce graphique illustre la multiplicité et l'irrégularité des sources relatives à la prévalence de l'obésité infantile.
Prévalence de la surcharge pondérale en
France entre 1965 et 2000
chez des enfants de 5 à
12 ans
ERF : étude de référence française ; RP : étude région parisienne ; C-O : étude centre Ouest ; ELP : étude longitudinale parisienne ; FLVS : étude Fleurbaix-Laventie Ville Santé ; INCA : enquête individuelle et nationale des consommations alimentaires
Source : Enquête Obépi-Roche 2020
La mesure de l'obésité infantile grâce aux courbes de croissance
La seule utilisation de l'IMC ne permet pas de caractériser une surcharge pondérale chez l'enfant. En effet, au cours de la croissance, la corpulence varie de manière physiologique. En moyenne, elle croît la première année de la vie, puis diminue jusqu'à l'âge de 6 ans, et augmente à nouveau jusqu'à la fin de la croissance du jeune. Du fait de ces variations d'IMC durant l'enfance, il n'est pas possible de se reporter, comme chez l'adulte, à une valeur de référence unique de l'IMC . Des courbes de référence représentant, pour chaque sexe, les valeurs d'IMC en fonction de l'âge permettent de suivre l'évolution de la corpulence au cours de la croissance. Différentes courbes de corpulence sont disponibles, les plus utilisées en France étant les courbes de corpulence françaises et les seuils de l'International Obesity Task Force (IOTF).
La remontée de la courbe de l'IMC observée en moyenne à l'âge de 6 ans est appelée rebond d'adiposité . Plus le rebond d'adiposité est précoce, plus le risque d'obésité à l'âge adulte est élevé .
La proportion d'enfants en surcharge pondérale (= 97 e percentile des références françaises) a progressé depuis les années 1970 mais s'est stabilisée ces dernières années :
- 6 % des enfants avaient un poids supérieur au 97 e percentile à la fin des années 1970 ;
- en 1996, cette proportion avait doublé : 13 % des enfants présentaient une surcharge pondérale ;
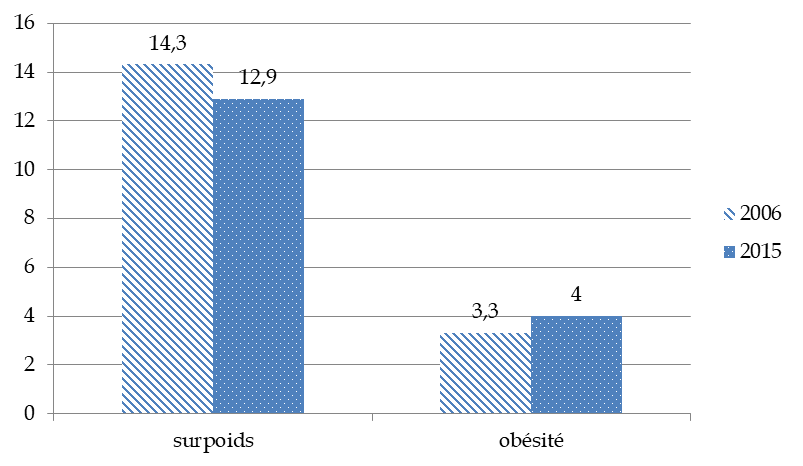
- en 2006 (enquête ENNS), 18 % des enfants étaient en surcharge pondérale. Parmi ceux-ci, 3,5 % présentaient une obésité ;
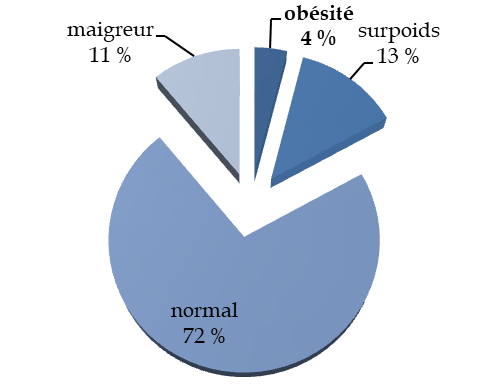
- l'enquête Esteban de 2017 indiquait une stabilisation de la prévalence de la surcharge pondérale et de l'obésité : 17 % d'enfants en surcharge pondérale, dont 4 % obèses .
Part du surpoids et de l'obésité chez les enfants
Source : Commission des affaires sociales, d'après les données de l'enquête Esteban de 2017
Évolution du surpoids et de l'obésité des enfants de 6-17 ans en %
Comparaison ENNS 2006 / Esteban 2015
Source : Commission des affaires sociales
Les enquêtes nationales de santé en milieu scolaire, pilotées par la Drees, fournissent également des statistiques concernant le développement staturo-pondéral des enfants et des adolescents.
L'étude 29 ( * ) sur les élèves scolarisés en grande section de maternelle montre une stabilité de la prévalence de l'obésité . Entre 2000 et 2013, « la proportion d'enfants présentant une surcharge pondérale a reculé significativement, tandis que celle d'enfants obèses est relativement stable, entre 3 et 4 % ».
Une étude menée par Santé publique France en 2016 sur la corpulence des enfants de 7 à 9 ans montrait également une stabilité quant à la prévalence de l'obésité entre 2000 et 2016.
Évolution du surpoids et de
l'obésité des enfants de 7-9 ans en %
entre 2010 et
2016
|
2000 |
2007 |
2016 |
|
|
Surpoids (dont obésité) |
18,7 % |
19,5 % |
16,5 % |
|
Obésité |
4 % |
4,5 % |
4,4 % |
Source : Commission des affaires sociales
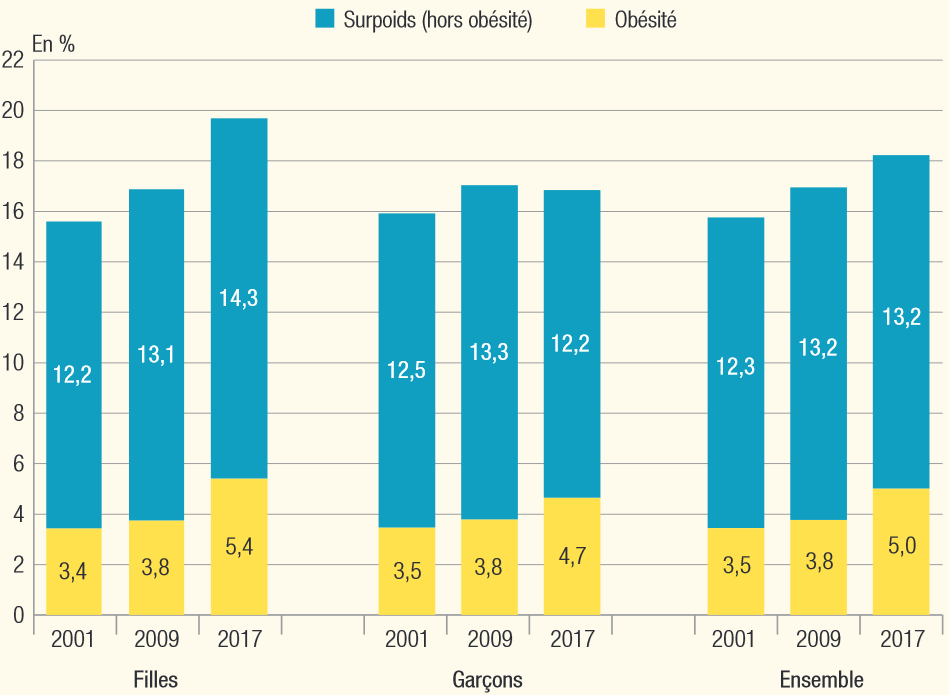
L'étude 30 ( * ) sur les élèves de fin de collège indique quant à elle une hausse continue de la surcharge pondérale entre 2009 et 2017 , qui affecte 15,8 % des adolescents en 2001, 17 % en 2009 et 18,2 % en 2017. Cette augmentation est plus marquée chez les filles. Le taux d'obésité augmente aussi continuellement ; il est de 3,5 % en 2001, 3,8 % en 2009 et 5 % en 2017.
Prévalence de la surcharge pondérale et
de l'obésité des adolescents
des classes de troisième,
selon le sexe, entre 2001 et 2017
Source : Drees
Moins optimiste, la dernière édition de l'enquête Obépi-Roche précitée (2020) estime que 18 % des enfants de 2 à 7 ans et 6 % des enfants de 8 à 17 ans présentent désormais une obésité. Malheureusement, la pénultième enquête Obépi-Roche de 2012 ne comportait pas de données sur l'obésité infantile ; ces récentes données ne sauraient donc donner lieu à une analyse évolutive. Ces prévalences semblent plus élevées que celles issues de l'enquête Esteban en 2017, qui ne comportait toutefois pas de données pour les enfants de moins de 6 ans .
Vers une refonte des modes de mesure de la prévalence de l'obésité en France
Qu'il s'agisse de l'obésité en population adulte ou infantile, toutes ces enquêtes et ces études se révèlent parcellaires et lacunaires, inaptes à offrir une vision claire de l'évolution de la prévalence du surpoids et de l'obésité . Les rapporteures ne peuvent que partager le constat formulé par la Cour des comptes dans son rapport de 2019 qui déplorait que : « les outils de surveillance des taux de prévalence de l'obésité sont incomplets : ces enquêtes nationales, trop espacées dans le temps, ne permettent pas de réaliser des analyses fines, ni sur le plan territorial, ni sur l'impact de l'environnement socio-économique. Le dispositif de surveillance reste insuffisant pour une analyse exhaustive et continue. De plus, la coexistence d'enquêtes déclaratives et de travaux reposant sur des mesures anthropométriques (taille et poids) est source de confusion. [...] On ne dispose en France d'aucune donnée de médecine de ville. [...] Il n'existe pas non plus de système de collecte régulière et de traitement des données concernant les enfants. » La Cour des comptes recommandait d'une part de « réaliser, dans le cadre de l'enquête nationale sur la nutrition prévue à l'issue du PNNS 4, des analyses régionales » et de « prévoir des enquêtes spécifiques aux DOM ». Et d'autre part de « définir une périodicité plus rapprochée des études nationales et régionales ainsi que des études menées en milieu scolaire (DGS, SPF, Drees, Dgesco) ».
Le collectif national des associations d'obèses (CNAO) a déploré également, lors de son audition par les rapporteures, que le phénomène de l'obésité « reste insuffisamment documenté. Si des enquêtes épidémiologiques sur le surpoids et l'obésité sont réalisées, à l'image de l'étude Obépi-Roche, un recensement de la population tous les 5 ans serait nécessaire pour obtenir une bonne visibilité de la prévalence du surpoids et de l'obésité au sein de la population française . »
Lors de son audition, l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) a regretté la trop lente périodicité des enquêtes sur l'état de santé de la population française. Elle note que « pour des questions de complexité et de moyens, des enquêtes périodiques et rigoureuses sont à la fois coûteuses et consommatrices de moyens humains qui conduisent à une périodicité assez longue (entre 5 et 10 ans). Il serait souhaitable d'introduire des mécanismes d'actualisation entre deux éditions. »
En revanche, Santé publique France estime que « les données disponibles sur la prévalence du surpoids et de l'obésité peuvent être jugées insuffisantes mais qu'elles sont déjà suffisamment robustes et convergentes pour permettre de promouvoir les politiques publiques en la matière, suivre l'impact des actions mises en place dans le cadre du PNNS et orienter les actions de prévention vers des populations ciblées ».
Santé publique France précise surtout qu'elle travaille actuellement, en collaboration avec l'Anses, à modifier les recueils de données afin d'avoir des chiffres actualisés tous les quatre ans, de manière plus détaillée géographiquement, et en affinant les prévalences en fonction de l'âge : « la réflexion actuelle menée conjointement entre SPF et l'Anses pour mettre en place une étude multi-cycles de biosurveillance, de nutrition avec examen de santé qui fonctionne en continu, avec la répétition de périodes de collecte sur des cyles d'une ou deux années, permettra de disposer d'informations plus fines et régulières au niveau national, et par cumul de plusieurs cycles, également au niveau régional à terme ». Cette réforme semble tout à fait pertinente et urgente aux rapporteures qui estiment que les évolutions de la maladie doivent être suivies en temps réel, condition nécessaire pour bâtir une politique efficace de prévention nutritionnelle .
Proposition n° 1 : réaliser des suivis de cohortes réguliers et détaillés selon l'origine géographique, le sexe et l'âge afin de documenter plus finement les dynamiques du surpoids et de l'obésité en France. (Santé publique France)
b) Une maladie fortement inégalitaire en fonction du sexe, du milieu social et de la région
L'obésité constitue une importante inégalité sociale de santé
L'obésité est une maladie socialement marquée : dans les pays développés, la prévalence de l'obésité est systématiquement plus fréquente en bas de l'échelle sociale . L'OCDE 31 ( * ) montre que de « manière constante dans tous les pays, les personnes appartenant au groupe de revenu le plus faible sont plus susceptibles d'être obèses, les inégalités étant plus importantes chez les femmes que chez les hommes. Dans l'UE à 28, les femmes et les hommes du groupe aux revenus les plus faibles sont respectivement 90 % et 50 % plus susceptibles d'être obèses que leurs homologues du groupe aux revenus les plus élevés . Les inégalités sont généralement plus importantes dans les pays d'Europe occidentale et plus faibles dans les pays d'Europe centrale. »
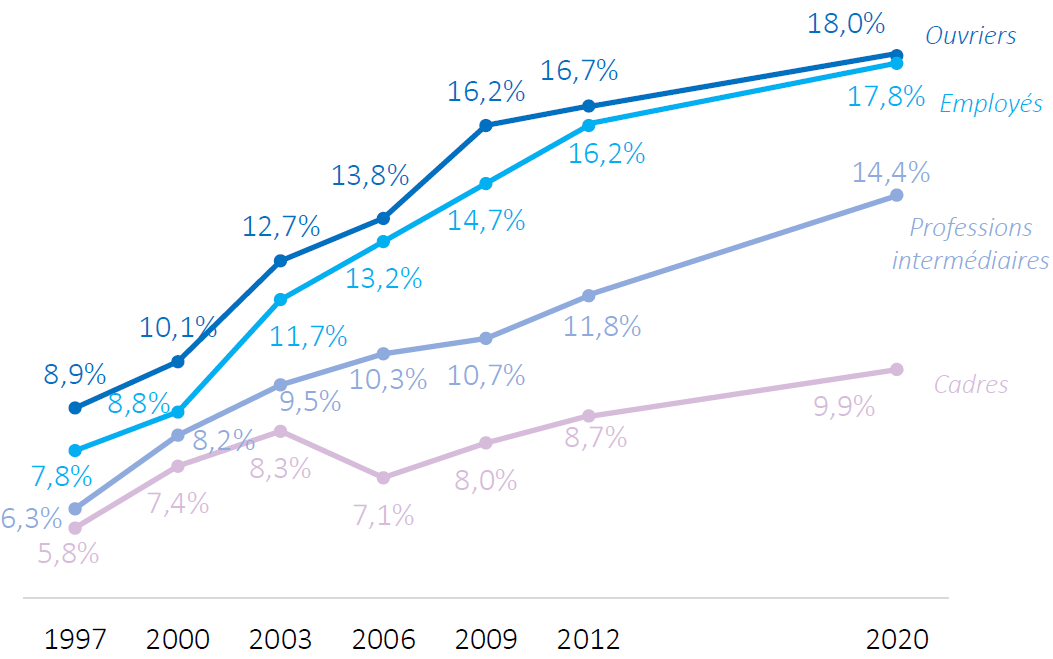
Si ce gradient social est partout constaté, il est particulièrement élevé en France. Derrière la relative stabilité de la prévalence de l'obésité et du surpoids, les écarts entre les personnes les plus aisées et les plus modestes s'accroissent fortement et continuellement depuis le début des années 1990. Selon l'enquête Obépi-Roche de 2020, en 23 ans, le taux d'obésité s'est en effet accru de 4 points chez les cadres, mais de plus de 9 points chez les ouvriers et de 10 points chez les employés .
Prévalence de l'obésité selon la catégorie socioprofessionnelle
Source : Enquête Obépi-Roche, 2020
L'étude 32 ( * ) publiée en juillet 2021 sur la base des données de la cohorte « Constances » confirme que la prévalence de l'obésité est très fortement corrélée à l'appartenance sociale des individus, avec une obésité quatre fois plus élevée chez les personnes non diplômées que chez les personnes titulaires d'un diplôme de deuxième cycle universitaire.
Ces inégalités sociales liées à l'obésité n'apparaissent évidemment pas à l'âge adulte. Elles se développent dès la prime enfance et perdurent à l'adolescence. 75 % des enfants en surpoids ou en obésité sont issus des catégories populaires et inactives 33 ( * ) .
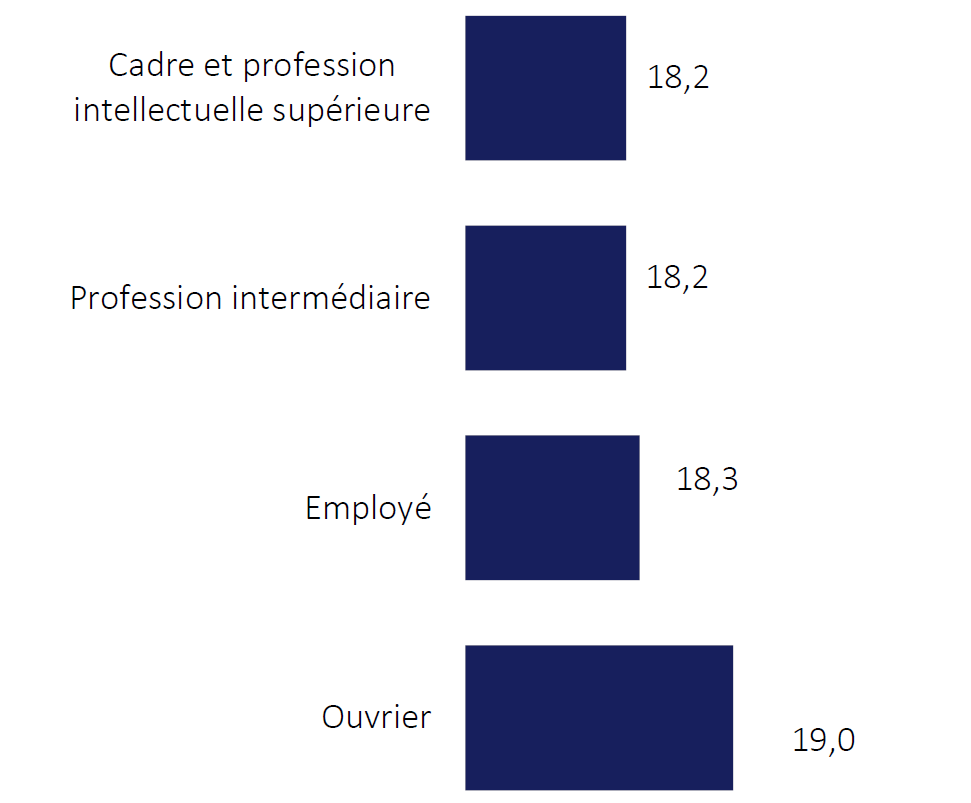
Le lien entre poids de naissance et statut pondéral des enfants et adolescents est aussi marqué par un gradient social. Alors que les « gros bébés » sont plus nombreux chez les cadres que chez les ouvriers (8 % contre 6 %), la surcharge pondérale à 5-6 ans concerne davantage les enfants d'ouvriers que de cadres : à hauteur de 16 % contre 7 %. Par ailleurs, comparativement aux enfants des autres groupes sociaux, les enfants de cadres sortent plus fréquemment de l'obésité entre 6 et 15 ans.
IMC moyen des enfants de 2 à 17 ans selon la CSP du parent
Source : Enquête Obépi-Roche 2020
Les deux études 34 ( * ) en milieu scolaire précédemment citées renseignent sur les inégalités sociales face à l'obésité en dernière année de maternelle et en dernière année de collège.
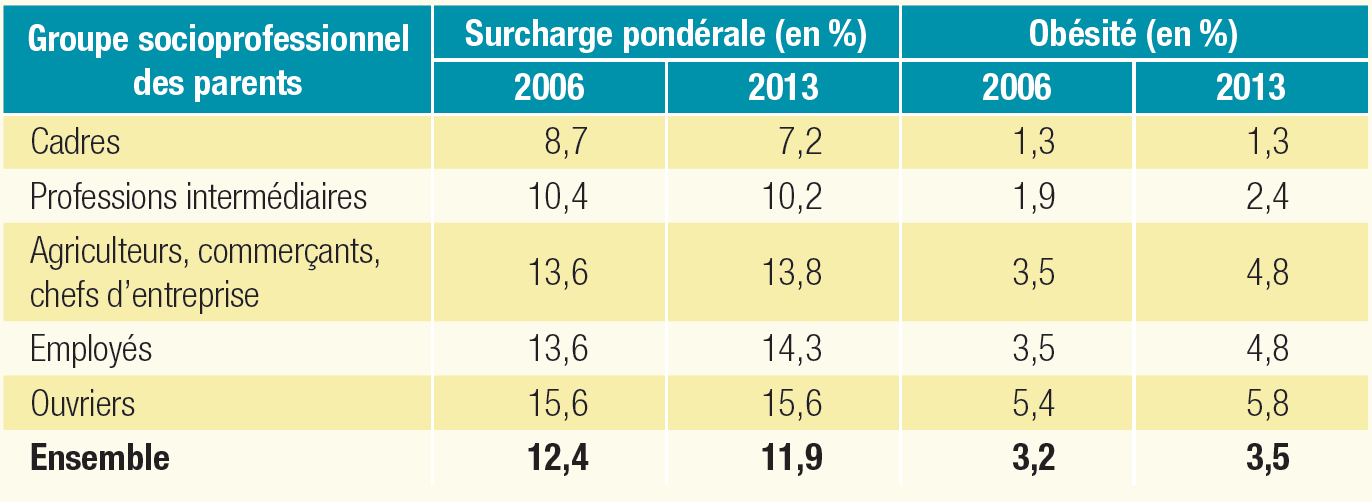
Pour les élèves de grande section, « les disparités sociales observées en termes de surcharge pondérale et d'obésité ne sont pas résorbées entre 2006 et 2014. Ainsi, 7 % des enfants de cadres présentent un excès pondéral en 2013, contre 16 % des enfants d'ouvriers et 14 % des enfants d'employés. Les enfants d'ouvriers sont quatre fois plus touchés par l'obésité que les enfants de cadres . »
Prévalence de la surcharge pondérale et
de l'obésité
chez les élèves de grande section
selon le groupe socioprofessionnel des parents
Source : Drees
Parmi les élèves en fin de collège, en 2017, l'obésité concerne 2,7 % des enfants de cadres mais 7,5 % des enfants d'ouvriers, soit un rapport de presque un à trois.
Indicateurs de santé déclinés
selon l'origine sociale
des élèves des classes de
troisième en %
|
Part des élèves en surcharge pondérale |
Part des élèves atteints d'obésité |
|
|
Cadres |
12 |
2,7 |
|
Professions intermédiaires |
15 |
3,4 |
|
Agriculteurs et commerçants |
19 |
5,7 |
|
Employés |
22 |
6,2 |
|
Ouvriers |
24 |
7,5 |
|
Ensemble |
18 |
5.2 |
Source : Drees
Cette prévalence plus élevée dans les milieux populaires tient à différents facteurs détaillés par la sociologue Faustine Régnier lors de son audition :
- une dimension économique : le budget structure et contraint la consommation alimentaire des personnes aux plus faibles revenus. Conformément à la loi d'Engel, la part consacrée à l'alimentation en proportion du budget des ménages a diminué ces dernières décennies, passant de 35 % en 1960 à 20 % en 2014 35 ( * ) . Cependant, les différences sociales restent fortes : les 20 % des ménages les plus modestes consacrent 6 à 7 points de plus à l'alimentation à domicile que les 20 % des ménages les plus aisés 36 ( * ) . Ces derniers consomment davantage de légumes, de fruits et de poisson. Les ménages modestes, inversement, consomment davantage de sodas, de produits céréaliers, de pommes de terre et de viande 37 ( * ) . Selon le baromètre du Secours populaire de 2018, la moitié des Français gagnant moins de 1 200 euros par mois assuraient avoir des difficultés financières pour manger des fruits et des légumes frais tous les jours ;
- une dimension sociale :
î pour les plus modestes, l'alimentation apparaît comme un moyen de compenser les difficultés du quotidien . Cette compensation est favorisée par la dimension symbolique de l'alimentation sur le plan affectif. Selon les représentantes de l'Association française des diététiciens-nutritionnistes auditionnées par la mission, « donner des bonbons à son enfant, c'est plus facile que de lui acheter les dernières baskets de marque. C'est un réconfort, une compensation » ;
î les représentations du corps jouent aussi. L'idéal de minceur et la contrainte relative au poids sont beaucoup plus prégnants parmi les femmes des milieux aisés. Dans les milieux modestes, la surcharge pondérale est plus fréquente ; être en surpoids y correspond davantage à une situation de normalité. La tolérance aux rondeurs enfantines est d'ailleurs plus importante dans les catégories populaires, et jusqu'à un âge plus avancé.
- une dimension sanitaire : pour les personnes issues des catégories aisées, l'alimentation est partie prenante d'une hygiène de vie ; elle est très associée à la santé, dans une perspective de long terme et avec une visée préventive. Dans les catégories modestes, on privilégie les qualités gustatives des aliments indépendamment des conséquences sanitaires de leur consommation ; on privilégie également l'abondance et la variété alimentaire. Les personnes modestes ont davantage de difficulté à se projeter vers l'avenir, en termes de santé, en raison des difficultés immédiates de la vie. La maladie est perçue comme une fatalité sur laquelle le comportement individuel a peu de prise. L'alimentation peut soigner, mais uniquement dans une logique curative, une fois que la maladie est installée, et grâce à des régimes stricts imposés de l'extérieur et limités dans le temps.
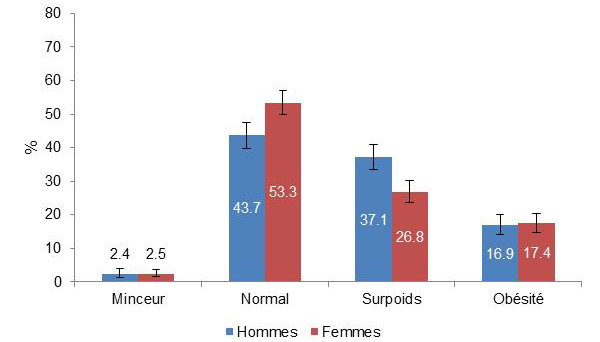
Les femmes, surtout modestes, sont plus touchées par l'obésité que les hommes
Si le surpoids touche davantage les hommes (37,1 %) que les femmes (26,8 %), la prévalence de l'obésité est légèrement plus élevée chez les femmes (17,4) que chez les hommes (16,9).
Évolution de la prévalence de l'obésité selon le sexe
Source : Enquête Obépi-Roche, 2020
Distribution de la corpulence des adultes de 18-74 ans
selon le sexe,
étude Esteban 2015
La corpulence rend compte de l'Indice de masse corporelle (IMC) exprimé selon 4 classes (références OMS) : minceur (IMC < 18,5), normal (18,5 = IMC < 25,0), surpoids (25,0 = IMC < 30,0) et obésité (IMC = 30,0).
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
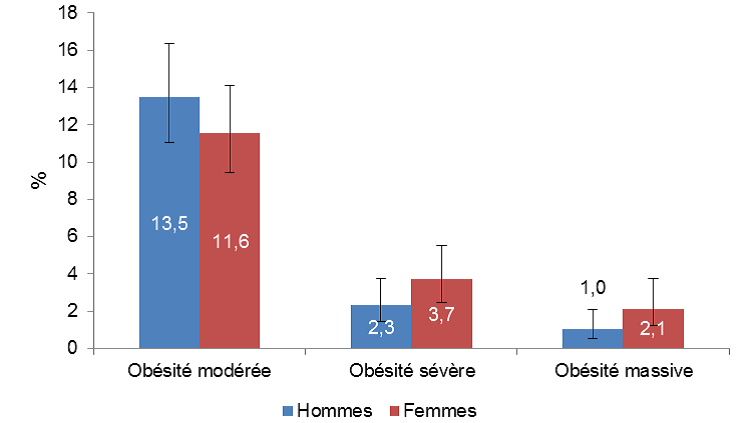
Prévalence de l'obésité
(modérée, sévère et massive)
chez les hommes et
les femmes de 18-74 ans, étude Esteban 2015
Le niveau d'obésité est exprimé en 3 classes (références OMS) : obésité modérée (30,0 = IMC < 35,0), obésité sévère (35,0 = IMC < 40,0) et obésité massive (IMC = 40,0).
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
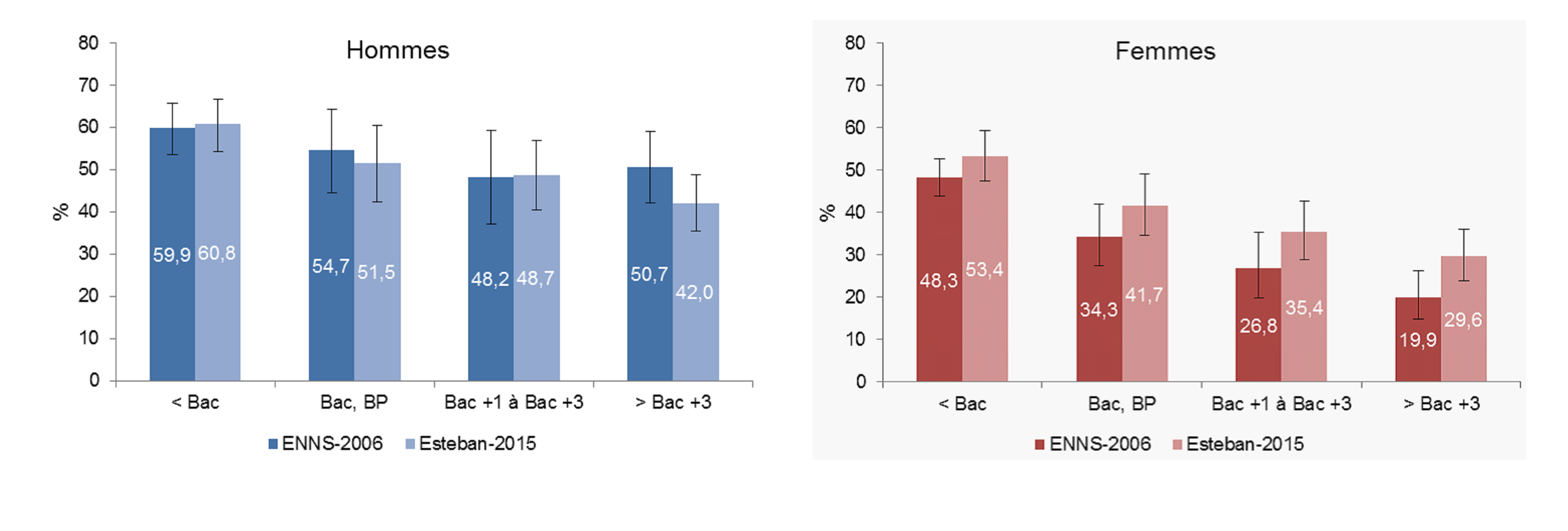
Chez les femmes, les inégalités sociales face à l'obésité sont plus importantes que chez les hommes : une femme non diplômée a quatre fois plus de risques de développer une obésité sévère qu'une femme détentrice d'un master 2. Le taux d'obésité chez les femmes varie de 7 % à 30,7 % selon le revenu du ménage. Surtout, les discriminations dont sont victimes les femmes en surpoids et obèses sont plus sévères que chez les hommes (cf. infra ).
Prévalence du surpoids (obésité
incluse) chez les hommes et les femmes
de 18-74 ans selon le sexe et le
diplôme, comparaison ENNS 2006 / Esteban 2015
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
• D'importantes disparités régionales
La seule enquête épidémiologique nationale sur la surcharge pondérale fournissant des données régionales régulières pour la France métropolitaine est l'enquête Obépi-Roche, dont les limites ont été précédemment évoquées.
Répartition territoriale de l'obésité
Source : Enquêtes Obépi-Roche
Dans l'Hexagone, les écarts régionaux demeurent importants, puisque l'écart entre la région où le taux de prévalence est le plus faible, l'Ile-de-France, et celle où il est le plus élevé, les Hauts-de-France, est proche de huit points .
En outre-mer, les prévalences d'obésité sont depuis de nombreuses décennies plus élevées que dans l'Hexagone :
- dans les Antilles 38 ( * ) , 31 % des individus sont en surpoids et 27,8 % en obésité (+ 8 points entre 2003 et 2013). L'obésité touche davantage les femmes (1/3) que les hommes (1/5). L'obésité concerne un enfant sur dix en Guadeloupe et en Martinique ;
- en Nouvelle-Calédonie 39 ( * ) , plus de deux tiers des adultes sont en surcharge pondérale ; l'obésité concerne près de 8 % des enfants de 6 ans, 11,4 % des enfants de 9 ans et 20 % des enfants de 12 ans ;
- à la Réunion , les taux de prévalence du surpoids et de l'obésité sont sensiblement les mêmes que dans l'Hexagone ; 28 % des individus sont en surpoids et 16 % sont obèses (contre 14 % en métropole, d'après des chiffres déclarés, et non mesurés). Les femmes sont plus touchées que les hommes (20 % vs. 12 %) ;
- c'est à Mayotte que la situation est la plus préoccupante : 79 % des Mahoraises entre 30 et 69 ans sont en surcharge pondérale, dont 47 % d'obèses.
Les résultats de l'enquête de santé européenne 2019 nous renseignent sur les différences de comportement alimentaire entre la métropole et les départements et régions d'outre-mer :
|
Part d'individus (en %) qui... |
...consomment quotidiennement des fruits |
...consomment quotidiennement des boissons industrielles sucrées |
...pratiquent du sport chaque semaine |
|
Hexagone |
59 |
10 |
45 |
|
Guadeloupe |
45 |
12 |
30 |
|
Martinique |
39 |
9 |
35 |
|
Guyane |
30 |
16 |
21 |
|
La Réunion |
42 |
13 |
31 |
|
Mayotte |
16 |
21 |
21 |
Source : Commission des affaires sociales du Sénat, d'après les données de l'enquête de santé européenne 2019
* 2 Sidney Mintz, Sweetness and power. The place of sugar in modern history , London, Viking, 1985 ; trad. fr. La douceur et le pouvoir : la place du sucre dans l'histoire moderne, Bruxelles, éditions de l'université de Bruxelles, 2014.
* 3 Voir Robert Lustig, Fat Chance: Beating the Odds against Sugar, Processed Food, Obesity, and Disease , New York, Hudson Street Press, 2013; trad. fr. Sucre, l'amère vérité , éd. Thierry Souccar, 2017.
* 4 James Walvin, Sugar: the world corrupted: from slavery to obesity , London, Pegasus books, 2018 ; trad. fr. Histoire du sucre, histoire du monde, Paris, La Découverte, 2020.
* 5 Jean-Marie Le Guen, Obésité, le nouveau mal français, Paris, Armand Colin, 2005 .
* 6 Voir par exemple : rapport de l'OPEPS n° 8 (2005-2006) de M. Gérard Dériot, fait au nom de l'Office parlementaire d'évaluation des politiques de santé, déposé le 5 octobre 2005 ; rapport d'information n° 1131 de Mme Valérie Boyer déposé en conclusion des travaux de la mission d'information de l'Assemblée nationale sur la prévention de l'obésité, le 30 novembre 2008 ; Jean-Marie Le Guen, Obésité, le nouveau mal français , Paris, Armand Colin, 2005.
* 7 Décret du 20 mai 2022 relatif à la composition du Gouvernement.
* 8 Ainsi, par exemple, du rapport de l'IGAS de 2013, dont il sera question plus loin.
* 9 Véronique Boudou-Millot, « “Que ton alimentation soit ta meilleure médecine !” ou la fortune exceptionnelle d'un adage pseudo-hippocratique (De alimento 19) », dans Revue d'études grecques , n° 129-2, 2016, pp. 329-348.
* 10 Melina Arnold, Nirmala Pandeya et al ., « Global burden of cancer attributable to high body-mass index in 2012: a population-based study », The lancet oncology.
* 11 Lauby-Secretant et al ., « Obésité et cancer », Bulletin du cancer , 2019.
* 12 « Prevalence of obesity among adult inpatients with Covid-19 in France », The lancet , 18 mai 2020.
* 13 Étude Coronado.
* 14 Revue Obesity, décembre 2020.
* 15 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019.
* 16 « Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents », The lancet , août 2016.
* 17 Voir Jean-Pierre Poulain, Sociologie de l'obésité , Paris, Presses universitaires de France, 2009.
* 18 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019
* 19 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019
* 20 9 ème édition du Baromètre du Défenseur des droits et de l'OIT sur la perception des discriminations dans l'emploi, février 2016.
* 21 OMS, Obésité : prévention et prise en charge de l'épidémie mondiale , 1997.
* 22 JP Poulain, Sociologie de l'obésité, PUF, 2009.
* 23 Rapport sur l'obésité dans la Région européenne de l'OMS, 2022.
* 24 La région européenne de l'OMS comprend 53 pays dont la Russie, la Turquie, etc .
* 25 Barante ML, Azcona B, Goyenne P, Moutereau A, Buresi I, « Impact de la crise sanitaire due au SARS-CoV-2 sur le statut staturo-pondéral des enfants de quatre ans : comparaison des données des bilans de santé en école maternelle du Val-de-Marne, de 2018 à 2021 », Bulletin épidémiologique hebdomadaire 2022 , (8):154-60.
* 26 C. Delamaire, B Sarda et al ., « Comportements alimentaires et déterminants de la prise de poids des adultes en France pendant le confinement lié à la covid-19 : évolutions perçues », Santé publique France , mars 2021.
* 27 En France, ces données sont collectées par la Drees.
* 28 S. Czernichow et al , « Evolution of the prevalence of obesity in the adult population in France, 2013-2016 : the Constances study », Scientific Reports , juillet 2021.
* 29 Drees, « La santé des élèves de grande section de maternelle en 2013 : des inégalités sociales dès le plus jeune âge », Études & résultats , n° 0920, juin 2015.
* 30 Drees, « En 2017, des adolescents plutôt en meilleure santé physique mais plus souvent en surcharge pondérale », Études & résultats , n° 1122, août 2019.
* 31 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019.
* 32 S. Czernichow et al , « Evolution of the prevalence of obesity in the adult population in France, 2013-2016: the Constances study », Scientific Reports , juillet 2021.
* 33 Enquête Obépi-Roche, 2020.
* 34 Drees, « La santé des élèves de grande section de maternelle en 2013 : des inégalités sociales dès le plus jeune âge », Études & résultats , n° 0920, juin 2015 et Drees, « En 2017, des adolescents plutôt en meilleure santé physique mais plus souvent en surcharge pondérale », Études & résultats , n° 1122, août 2019.
* 35 B. et J. Sanchez-Gonzalez, « Cinquante ans de consommation alimentaire : une croissance modérée, mais de profonds changements », Insee Première , n° 1568, 2015.
* 36 A. Ferret et E. Demoly, « Les comportements de consommation en 2017 », Insee Première , n° 1749, avril 2019.
* 37 Étude INCA 3, Évolution des habitudes et modes de consommation, de nouveaux enjeux en matière de sécurité sanitaire et de nutrition , 2017.
* 38 Enquête Kannari : Santé, nutrition et exposition au chlordécone aux Antilles, 2013.
* 39 Agence sanitaire et sociale de Nouvelle-Calédonie, enquête santé 2012-2013.