N° 88
SÉNAT
SESSION ORDINAIRE DE 2010-2011
|
Enregistré à la Présidence du Sénat le 3 novembre 2010 |
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur le projet de loi de financement de la sécurité sociale pour 2011 , ADOPTÉ PAR L'ASSEMBLÉE NATIONALE,
Par M. Alain VASSELLE,
Sénateur,
Rapporteur général.
Tome II :
Assurance maladie
|
(1) Cette commission est composée de : Mme Muguette Dini , présidente ; Mme Isabelle Debré, M. Gilbert Barbier, Mme Annie David, M. Gérard Dériot, Mmes Annie Jarraud-Vergnolle, Raymonde Le Texier, Catherine Procaccia, M. Jean-Marie Vanlerenberghe , vice-présidents ; MM. Nicolas About, François Autain, Paul Blanc, Jean-Marc Juilhard, Mmes Gisèle Printz, Patricia Schillinger , secrétaires ; M. Alain Vasselle, rapporteur général ; Mmes Jacqueline Alquier, Brigitte Bout, Claire-Lise Campion, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Yves Daudigny, Mmes Christiane Demontès, Catherine Deroche, M. Jean Desessard, Mme Sylvie Desmarescaux, M. Guy Fischer, Mme Samia Ghali, MM. Bruno Gilles, Jacques Gillot, Adrien Giraud, Mme Colette Giudicelli, MM. Jean-Pierre Godefroy, Alain Gournac, Mmes Sylvie Goy-Chavent, Françoise Henneron, Marie-Thérèse Hermange, Gélita Hoarau, M. Claude Jeannerot, Mme Christiane Kammermann, MM. Ronan Kerdraon, Marc Laménie, Serge Larcher, André Lardeux, Dominique Leclerc, Jacky Le Menn, Jean-Louis Lorrain, Alain Milon, Mmes Isabelle Pasquet, Anne-Marie Payet, M. Louis Pinton, Mmes Janine Rozier, Michèle San Vicente-Baudrin, MM. René Teulade, François Vendasi, André Villiers. |
Voir les numéros :
|
Assemblée nationale ( 13 ème législ.) : |
2584, 2912, 2916 et T.A. 553 |
Sénat : 84 et 90 (2010-2011)
|
Dans le domaine de l'assurance maladie, le projet de loi de financement de la sécurité sociale pour 2011 s'inscrit dans le prolongement des précédents. Il renforce la maîtrise médicalisée des dépenses en prévoyant notamment la négociation par le comité économique des produits de santé (Ceps) d'un accord cadre avec les professionnels du secteur des dispositifs médicaux, l'imposition aux conditions de droit commun des médicaments orphelins dont le chiffre d'affaires est suffisant, la mise sous entente préalable des transferts vers les centres de soins de suite ou de réadaptation ou l'identification plus précise des enveloppes consacrées à la psychiatrie et aux soins de suite. Par la voix de son rapporteur général, Alain Vasselle, la commission des affaires sociales soutient cette démarche comme elle approuve les autres mesures prises dans cet objectif : baisse de prix de médicaments ou nouveaux ajustements de tarifs en radiologie et en biologie. Elle est également très favorable au relèvement du plafond de ressources pour pouvoir accéder à l'aide à la complémentaire santé (ACS). Par ailleurs, elle continue de porter son attention sur l'hôpital, dont les dépenses absorbent près de la moitié des ressources de la branche maladie et dont la situation financière est, dans certains cas, préoccupante. Elle estime, comme la Cour des comptes, que d'importantes marges d'efficience peuvent y être mobilisées. Elle regrette à cet égard le nouveau report de la facturation individuelle des hôpitaux aux caisses d'assurance maladie. Dans le prolongement de ses travaux précédents, notamment au sein de la Mecss, elle propose de fixer des étapes ciblées pour atteindre l'objectif de convergence tarifaire en 2018 . Après les élections professionnelles de septembre dernier, l'année 2011 sera consacrée aux négociations conventionnelles ; elles seront déterminantes pour améliorer l'accès aux soins, lutter contre les dépassements d'honoraires et prendre en compte la performance dans la rémunération. La commission propose en outre : le renforcement de la procédure d'alerte et des mesures de redressement à proposer en cas de dépassement de l'Ondam ; l'amélioration de l'information du Parlement sur les dotations annuelles Migac et les objectifs de dépenses en matière de psychiatrie et de soins de suite ou de réadaptation ; le renforcement de la compétence médico-économique de la Haute Autorité de santé en lien avec le Ceps ; la suppression de l'article 40 du projet de loi relatif à l'expérimentation des maisons de naissance ;
le développement des
alternatives
à l'hospitalisation
, notamment par l'expérimentation de
centres autonomes de chirurgie ambulatoire.
|
AVANT-PROPOS
Mesdames, Messieurs,
En 2009, les dépenses de santé se sont élevées à 226 milliards d'euros en France en 2009, soit 11,6 % de la richesse nationale. Comme c'est le cas dans tous les pays développés, on constate que la consommation de soins suit une tendance haussière plus dynamique que celle de la croissance économique : le vieillissement de la population, l'amélioration des techniques, le développement des dépistages précoces alimentent mécaniquement la demande, de même que les modes de vie ou modifications environnementales créent des besoins sans cesse renouvelés.
Se pose alors le problème du financement de ces dépenses, avec plus d'acuité encore lorsque la crise économique limite les ressources et creuse les déficits dans des propositions dramatiquement inédites. La France a fait le choix de préserver l'accès de tous aux soins, en s'imposant non pas une maîtrise comptable mais une maîtrise médicalisée.
L'engagement du Président de la République sur la tenue d'un objectif national de dépenses d'assurance maladie limité à 2,9 % en 2011, puis 2,8 % de 2012 à 2014, participe de cette démarche. Son respect suppose toutefois la poursuite de réformes structurelles de long terme que les précédents projets de loi de financement ont engagées et qu'il faut conforter et approfondir.
Les textes successifs ont créé des outils, des organismes et des procédures dont la liste serait difficilement exhaustive : publication de référentiels et d'études médico-économiques par la Haute Autorité de santé, tarification à l'activité, convergence intersectorielle, contrats d'amélioration des pratiques professionnelles ou de la qualité des soins, etc. Ce projet de loi de financement s'attache à son tour à l'amélioration du pilotage des dépenses par le renforcement des compétences du comité d'alerte sur le suivi infra-annuel des dépenses et sur le contrôle des hypothèses permettant de fixer l'Ondam de l'année suivante.
La recherche de dispositifs de prise de décision plus transparents trouve néanmoins sa limite lorsqu'on constate que le Gouvernement a décidé de mettre en réserve certains crédits s'apparentant à des dotations budgétaires, avant même l'adoption de l'arrêté qui les détermine. Sans le contester dans son rôle, on peut néanmoins regretter l'absence d'association, et même d'information, du Parlement sur la fixation de ces enveloppes et souhaiter, avec votre commission, l'évolution des textes pour pallier cette carence.
Par ailleurs, l'année 2011 sera marquée par les négociations conventionnelles, qui devront engager notre système de soins vers une meilleure prise en compte de la performance et la limitation des dépassements d'honoraires à laquelle votre commission attache la plus grande importance au moment où l'on parle de multiplication de comportements de renoncement aux soins.
Enfin, cette année encore, l'intérêt se porte sur l'hôpital car, contrairement aux soins de ville, les dépenses hospitalières progressent au-delà des objectifs qui leur sont assignés. En septembre dernier, la Cour des comptes a présenté dans son rapport annuel sur la sécurité sociale une étude préoccupante sur la situation financière de certains établissements ; il faudra en tenir compte. Les hôpitaux ont été soumis à des transformations majeures ces dernières années mais des marges réelles de progrès subsistent et doivent impérativement être exploitées.
Ce projet de loi de financement pour 2011 prolonge les efforts entrepris les années précédentes avec l'objectif de stabiliser le déficit de la branche maladie sans sacrifier le niveau élevé de la qualité des soins.
I. UNE SITUATION FINANCIÈRE GLOBALE QUI RESTE DÉGRADÉE
A. UN DÉFICIT D'UN NIVEAU ÉLEVÉ MALGRÉ UNE MEILLEURE MAÎTRISE DES DÉPENSES
1. Un déficit stable en 2010 et 2011 d'environ 11,5 milliards d'euros
Les recettes des quatre branches de la sécurité sociale n'ont pas été affectées de la même manière par la récession de 2009, en raison de leurs différences de structure. La baisse des produits a été la plus forte pour la Cnam et pour la Cnaf 1 ( * ) .
La branche maladie a enregistré la plus forte dégradation de son solde, son déficit passant de 4,4 milliards à 10,6 milliards d'euros. Il correspond ainsi à 7,4 % de ses dépenses en 2010.
|
Solde du régime général |
||||
|
(en milliards d'euros) |
||||
|
2008 |
2009 |
2010
|
2011
|
|
|
Branche maladie |
- 4,4 |
- 10,6 |
- 11,4 |
- 11,5 |
|
Toutes branches |
- 10,2 |
- 20,3 |
- 23,1 |
- 21,3 |
2. Les dépenses de santé en France absorbent 11,6 % de son produit intérieur brut
Les dépenses de santé, d'un montant global de 226 milliards d'euros en 2009, représentent 11,6 % du produit intérieur brut, ce qui situe la France au deuxième rang des pays de l'OCDE pour la part de la richesse nationale consacrée à la santé. Toutefois, en rapportant ces dépenses brutes aux parités de pouvoir d'achat, usage habituel des statisticiens pour permettre une appréciation plus fine des comparaisons internationales, l'OCDE estime que la France se situe au septième rang de ses pays membres derrière les Etats-Unis, la Norvège, la Suisse, le Canada, les Pays-Bas et l'Autriche, et au même niveau que la Belgique, l'Allemagne et le Danemark.
Comme dans la plupart des pays, la progression a été très soutenue depuis les années soixante, puisque cette part a triplé. Pour autant, la France est l'un des pays où la variation des dépenses de santé est la plus faible depuis 1997 : 2,5 % en taux annuel moyen contre 4,9 % pour le Royaume-Uni, 4,1 % pour la moyenne des pays de l'OCDE, 3,8 % pour le Canada, 3,4 % pour les Etats-Unis, mais 1,7 % en Allemagne.
Les dépenses correspondant aux soins proprement dits et aux frais qui y sont liés au bénéfice des malades représentent 86 % de l'ensemble des dépenses de santé en France, soit 195 milliards d'euros . Elles regroupent les soins hospitaliers, les soins ambulatoires (ou soins de ville), les médicaments et autres biens médicaux, les indemnités journalières versées au titre de la maladie, de la maternité et des accidents du travail, les transports de malades et les soins aux personnes âgées en établissement.
Le coût de gestion de la santé, en termes de comptabilité nationale, s'élève à 15 milliards d'euros et représente 6,6 % du total. Les principaux régimes de base dépensent ainsi 8,3 milliards, les organismes complémentaires 5,6 milliards et l'Etat 1,2 milliard.
Le solde couvre principalement la politique de prévention , à hauteur de 6 milliards d'euros et la recherche médicale et pharmaceutique pour un montant de 7,5 milliards .
Dépenses totales de santé en France en
2009 :
226 milliards d'euros
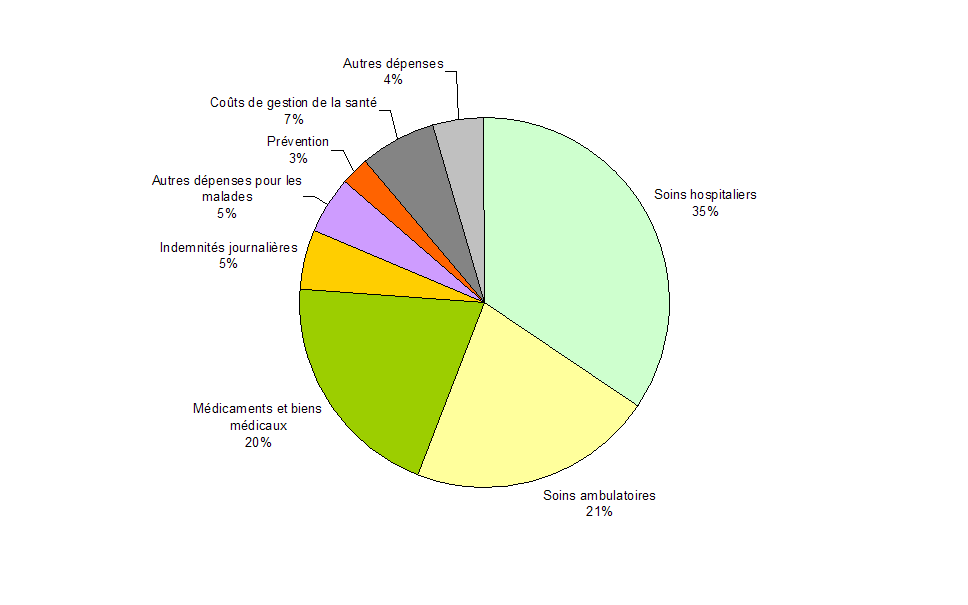
Source : Drees, comptes nationaux de santé
3. Des dépenses relativement maîtrisées depuis quelques années
Entre 1996 et 2000, les progressions respectives des dépenses de santé et du Pib ont suivi des tendances globalement parallèles ; une déconnexion importante s'est produite entre 2001 et 2004, période durant laquelle les dépenses de santé ont crû nettement plus vite que le Pib. A partir de 2005, l'évolution redevient comparable, hormis l'année 2009, exceptionnelle en raison de la crise économique et financière.
Taux de croissance de la consommation
de soins et de
biens médicaux en France
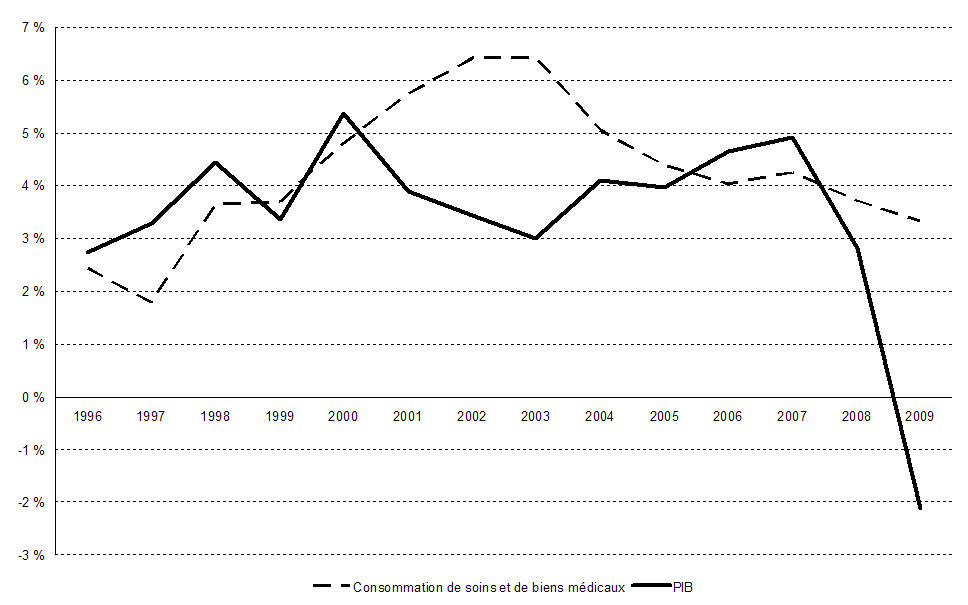
Source : Drees, comptes nationaux de santé
Lorsque l'on analyse l'évolution de la consommation de soins et de biens médicaux en France en distinguant l'effet provenant des volumes d'activité et celui résultant de l'effet prix des prestations ou des actes, on constate que les résultats positifs obtenus ces dernières années pour contenir la progression des dépenses de santé proviennent principalement d' une contraction importante de l'effet prix , qui est inférieur à 1 % depuis 2006. L'augmentation des volumes reste soutenue , à un peu plus de 3 % chaque année.
Evolution de la consommation
de soins et de biens
médicaux en France
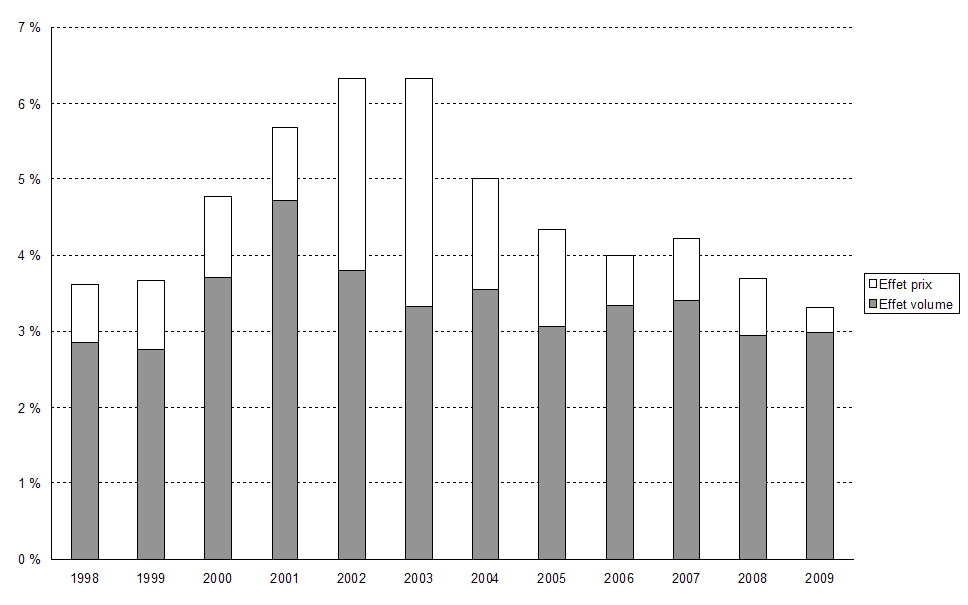
Source : Drees, comptes nationaux de santé
Ainsi, alors que le taux de croissance des dépenses de l'assurance maladie se situait entre 5 % et 7 % par an entre 2000 et 2004, il a été stabilisé depuis lors entre 3 % et 4 %.
On l'a vu, cette amélioration résulte largement d'un effet prix, c'est-à-dire des efforts portés sur la maîtrise médicalisée des dépenses. En effet, de multiples causes conduisent à une évolution spontanée des volumes plus importante : vieillissement de la population, avancées thérapeutiques, nouvelles techniques de soins, etc.
Selon la Cnam, les pathologies chroniques contribuent pour 80 % à la croissance des dépenses, principalement en raison de l'augmentation rapide des effectifs de patients. Entre 2005 et 2008, le volume total des dépenses liées aux pathologies sévères a crû de 4,6 % par an en moyenne contre 0,7 % pour les autres remboursements de l'assurance maladie : par exemple, les dépenses liées aux affections cardiovasculaires ont progressé de 6,7 % par an en moyenne sur cette période, et celles liées au diabète de 7,2 %.
Cette augmentation rapide des patients traités pour des pathologies lourdes pose naturellement la question lancinante de la réforme des affections de longue durée (ALD) , à laquelle la Haute Autorité de santé (HAS) a consacré de nombreux travaux. Cette année, le PLFSS ne contient aucune disposition de nature législative à ce titre mais, dans le cadre des mesures d'économies, l'annexe 9 indique que :
- l'hypertension artérielle sévère va être retirée de la liste des ALD, car le Gouvernement considère qu'elle est plus un facteur de risque qu'une pathologie avérée (20 millions d'euros d'économies estimées) ;
- la prise en charge du transport pour les assurés en ALD ne sera plus automatique mais devra être justifiée par l'état du malade (également 20 millions d'euros d'économies estimées).
Votre rapporteur général souligne depuis de nombreuses années 2 ( * ) la nécessité d'une réforme globale du régime des ALD qui est ancien, a mal vieilli et n'est plus adapté à sa double finalité sociale et médicale . En lien avec l'allongement de la durée de vie, on constate en effet une augmentation de la fréquence des complications pour certaines pathologies, par exemple le diabète ou les affections cardiovasculaires, et l'accroissement des formes plus graves et plus sévères des maladies justifie pleinement une telle réforme.
4. La question du reste à charge et du renoncement aux soins
Le financement des dépenses de soins en France reste très majoritairement assuré par la sécurité sociale qui en prend les trois quarts à sa charge.
En outre, les dépenses de santé sont fortement concentrées, phénomène qui gagne en acuité au fil des années. En 2009, les 10 % de la population engageant les dépenses les plus élevées consomment 60 % des soins de ville et les 60 % de la population ayant les dépenses les plus faibles n'en représentent qu'à peine 11 %. Il y a donc bien mutualisation des risques et redistribution des biens portants vers les malades.
|
Structure du financement des dépenses de
soins
|
||||
|
1995 |
2000 |
2005 |
2009 |
|
|
Sécurité sociale |
77,1 % |
77,1 % |
77,0 % |
75,5 % |
|
Etat, y compris CMU-c |
1,1 % |
1,2 % |
1,3 % |
1,3 % |
|
Organismes complémentaires |
12,2 % |
12,8 % |
13,2 % |
13,8 % |
|
Ménages |
9,6 % |
9,0 % |
8,4 % |
9,4 % |
|
Source : Drees, comptes nationaux de santé |
||||
Selon les comptes nationaux 2009 de la santé, la sécurité sociale prend en charge en moyenne :
- 90 % des dépenses à l'hôpital , 3 % seulement restant à la charge des ménages ;
- 65 % des soins ambulatoires ;
- 93 % du transport des malades ;
- 65 % des médicaments ;
- 44 % des autres biens médicaux.
Le reste à charge dans les dépenses
courantes de santé
dans les pays de l'OCDE en 2008
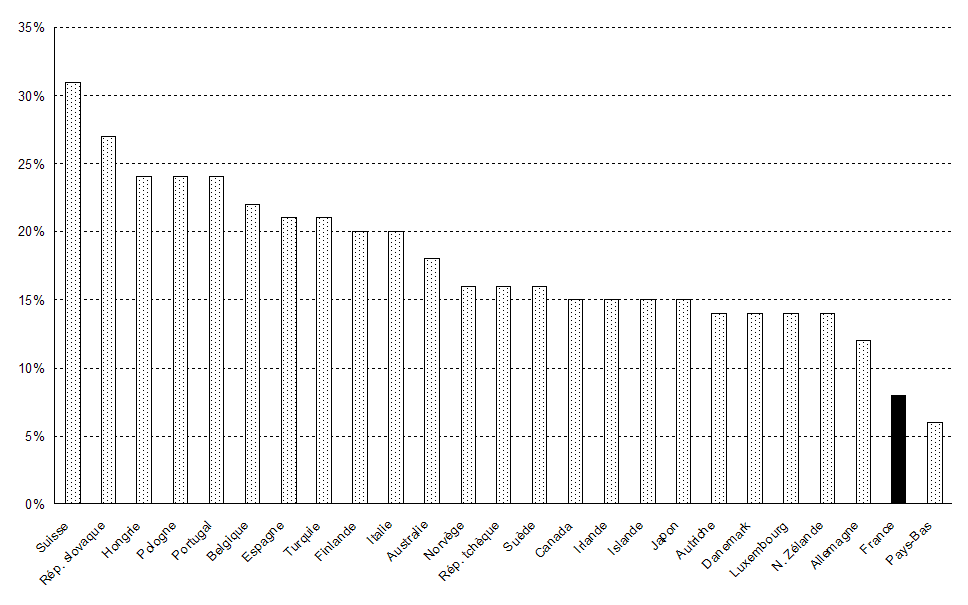
Source : Drees, comptes nationaux de santé
Si les comparaisons internationales sont à l'avantage de la France en ce qui concerne le reste à charge, ce résultat positif doit être tempéré par la présence importante des organismes complémentaires qui, s'ils assurent la solidarité entre les cotisants, relèvent du domaine facultatif et privé. Qui plus est, leur participation tend à progresser : elle est passée de 12,2 % en 1995 à 13,8 % en 2009 dans les dépenses de soins et de biens médicaux. Ce constat ne remet pas en cause, toutefois, le haut degré de couverture des dépenses par les régimes obligatoires de base.
Le financement public des dépenses courantes de
santé
dans les pays de l'OCDE en 2008
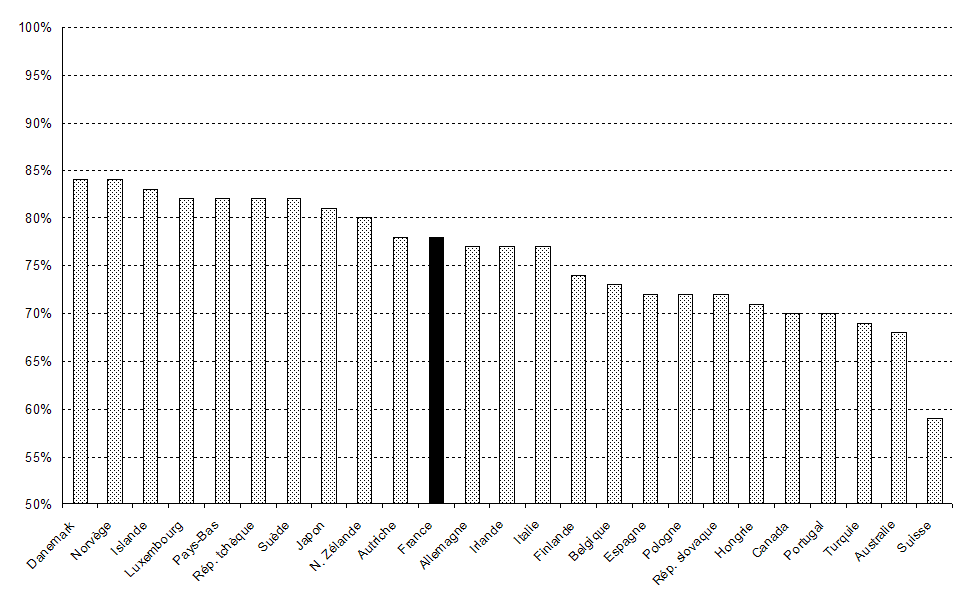
Source : Drees, comptes nationaux de santé
Le présent projet de loi de financement relève d'ailleurs le plafond de ressources pour pouvoir recevoir l'aide au paiement d'une assurance complémentaire santé (ACS), ce qui entraînera l'augmentation du nombre de bénéficiaires potentiels pour autant que cette mesure soit accompagnée de campagnes ciblées d'information.
Cette décision favorable requiert également, comme l'a indiqué la ministre de la santé, Roselyne Bachelot-Narquin, lors de son audition devant la commission, l'amélioration de la lisibilité et de la couverture des contrats des organismes complémentaires.
Les études d'opinion sont assez peu concluantes en ce qui concerne le reste à charge et la question subséquente du renoncement aux soins . Pour autant, on peut prendre pour acquis que ce comportement, dont l'ampleur reste à confirmer, se concentre principalement sur les soins dentaires et optiques. D'ailleurs, les comptes nationaux de la santé font clairement apparaître le volume élevé des dépassements dans le secteur dentaire : ils y représentent plus de la moitié de l'ensemble des honoraires perçus (4,2 milliards d'euros sur 8,3 milliards), mais seulement 4,4 % pour les généralistes et 16,3 % pour les spécialistes.
* 1 Les équilibres généraux des régimes de protection sociale, dont celui de la branche maladie, sont analysés dans le tome I du rapport. Le présent tome se consacre principalement à la partie dépenses de l'assurance maladie.
* 2 Par exemple, dans le tome II - Assurance maladie du rapport sur le projet de loi de financement de la sécurité sociale pour 2010, n° 90 (2009-2010), pages 13 à 15. Le diagnostic alors posé reste malheureusement d'actualité.







