QUATRIÈME
PARTIE
DISPOSITIONS RELATIVES AUX DÉPENSES
ET À
L'ÉQUILIBRE DE LA SÉCURITÉ SOCIALE
POUR L'EXERCICE
2021
CHAPITRE IER
METTRE
EN oeUVRE LES ENGAGEMENTS
DU SÉGUR DE LA SANTÉ
Article 25 A
(nouveau)
Soutien financier de la CNSA aux départements
au titre
de leur action en faveur des professionnels des SAAD
Cet article, introduit à l'Assemblée nationale, confie à la CNSA la gestion d'une enveloppe de 150 millions d'euros, selon des modalités à définir par décret, pour soutenir la réforme de la tarification des services d'accompagnement et d'aide à domicile.
La commission vous demande d'adopter cet article sans modification.
I - Le dispositif proposé : une aide de 150 millions d'euros de la CNSA en 2021, distribuée aux Saad sous conditions
Cet article, introduit par l'amendement n° 2522 du Gouvernement, vise à contribuer à « l'attractivité » des métiers des professionnels des services d'accompagnement et d'aide à domicile ; le sous-amendement n° 2744 de M. François Ruffin y ajoute le soutien à leur « dignité ».
Pour ce faire, il confie ( I ) à la CNSA le soin de verser « une aide » aux départements finançant « un dispositif de soutien à ces professionnels ». L'aide ainsi prévue est annuelle et « dans la limite de 200 millions d'euros par an ». Elle est « répartie entre les départements en fonction des dernières données disponibles portant sur le volume total d'activité réalisée par les services d'aide et d'accompagnement à domicile aux titres » de l'APA, de la PCH et de l'aide à domicile. Les paramètres de ce dispositif et les modalités du versement de l'aide aux départements qui le financent sont fixées par décret.
Ce dispositif entre en vigueur le 1 er avril 2021 ( A du II. ), ce qui, par proratisation, porte le montant maximal de l'aide distribuable en 2021 à 150 millions d'euros ( B du II. ).
En séance publique, la ministre déléguée à l'autonomie, Mme Brigitte Bourguignon, a indiqué que cette somme soutiendrait financièrement les départements qui s'engageraient à revaloriser les salaires des aides à domicile, sur le modèle de la « prime covid » de 80 millions d'euros décidée en août, destinée aux professionnels du domicile sous réserve que les départements débloquent une somme d'un montant égal, dans les conditions prévues à l'article 4 du présent PLFSS.
II - La position de la commission : un soutien malgré des réserves
La commission se félicite que le secteur du domicile fasse ainsi l'objet de l'attention du Gouvernement. Les rapports de Dominique Libault 61 ( * ) et Myriam El Khomri 62 ( * ) - pour ne citer que les plus récents - ont montré la nécessité de soutenir et de réorganiser un secteur aujourd'hui atomisé, sous-financé, mal équipé, dans lequel travaillent pour l'essentiel des femmes payées en-deçà du Smic, et dont le dévouement n'est guère reconnu, et encore, qu'en période de crise sanitaire. Cette nécessité se double d'urgence dans un pays dont la population comptera 15 % de plus de 75 ans d'ici 2040 et souhaite à une écrasante majorité vieillir à domicile.
La méthode du Gouvernement ne saurait cependant rassurer complètement.
D'abord, produire une enveloppe d'aide à la restructuration des services d'aide à domicile en première lecture à l'Assemblée nationale s'apparente moins à une stratégie qu'à une combine, et bientôt ancienne. L'article 70 du PLFSS pour 2013 chargeait déjà la CNSA de gérer, sur ses deniers, un fonds exceptionnel de restructuration des Saad doté de 50 millions d'euros. L'article 17 du PLFSS pour 2014 reconduisait un dispositif analogue, doté cette fois de 30 millions d'euros. Idem en 2016 : les réserves de la CNSA se voyaient sollicitées à hauteur de 50 millions d'euros pour constituer, plus ambitieusement, « un fonds d'appui à la définition de la stratégie territoriale dans le champ de l'aide à domicile, de soutien aux bonnes pratiques et d'aide à la restructuration » des Saad. C'est encore ainsi que le Gouvernement a procédé, en cours d'examen, dans le cadre des PLFSS pour 2019 et 2020.
Ensuite, les modalités de mise en oeuvre du dispositif sont encore incertaines. Les aides octroyées au début des années 2010 avaient pour objectifs d'accroître l'efficience et la qualité de l'offre des structures ; elles ont permis d'augmenter ponctuellement les fonds propres des Saad mais leur situation financière est restée fragile. Les fonds d'appui prévus depuis la LFSS pour 2017 visaient davantage à accompagner les conseils départementaux en amorçant une logique de contractualisation avec les services.
C'était encore la logique de la réforme de 2019, dont la mise en oeuvre a été contestée par quatre des principaux acteurs du secteur jusque devant le juge administratif 63 ( * ) , avant d'être interrompue par la crise sanitaire. L'article 4 du présent PLFSS supprime d'ailleurs la contribution de 50 millions d'euros de la CNSA à cette réforme, dont il y a lieu de penser qu'elle sera remplacée par celle prévue à cet article. Le Sénat sera attentif à ce qu'elle soit effectivement versée aux départements, et dans des conditions satisfaisantes d'équité territoriale.
Enfin, si le montant de l'enveloppe consacrée aux métiers du domicile est dans le présent PLFSS significativement plus élevé que dans les précédents, il reste en-deçà de celui qui serait nécessaire pour porter les qualifications, l'organisation de l'offre et les rémunérations à un niveau acceptable. Il faudrait même ajouter, depuis la crise sanitaire : acceptable et susceptible de freiner la fuite des professionnels vers les établissements ou secteurs où les conditions d'exercice sont plus favorables, en raison notamment du bénéfice des 1,4 milliard d'euros de revalorisations salariales décidées dans le cadre du Ségur. Selon tous les professionnels auditionnés par la commission, ce phénomène de départs est une « bombe à retardement dont la mèche se raccourcit rapidement ». Le présent article ne saurait donc être qu'un premier pas vers son extinction.
Pour le dire d'un mot, c'est d'une réforme globale de la prise en charge du grand âge faisant ambitieusement du maintien à domicile une priorité que notre pays a besoin, plutôt que de tentatives récurrentes et souvent inabouties de ravaudage d'un tissu professionnel déjà fragile.
En dépit de ces réserves, la commission vous demande d'adopter cet article sans modification.
Article
25
Revalorisation des carrières des personnels non
médicaux
dans les établissements de santé et les
Ehpad
Cet article vise à créer un complément de rémunération pour les personnels non médicaux, traduisant un des engagements du Ségur de la santé.
La commission vous demande d'adopter cet article sans modification.
I - Le dispositif proposé : un complément de traitement et de pension pour les personnels non médicaux
A. Un engagement du Ségur, mis en oeuvre dès l'automne
Les accords de Ségur, signés en juillet 2020, comprennent un volet relatif aux rémunérations des personnels soignants.
Au-delà d'une reconnaissance des efforts des personnels durant la crise sanitaire, la mesure entend renforcer l'attractivité de ces métiers .
Une revalorisation de 183 euros nets par mois supplémentaires est ainsi prévue pour tous les professionnels non médicaux au sein des établissements de santé et Ehpad, publics et privés non lucratifs. Une majoration analogue est prévue pour le secteur privé lucratif), à hauteur de 160 euros nets par mois.
Ce complément de rémunération devrait concerner 1,5 million de professionnels . Il est prévu en deux temps , la première partie de la revalorisation se faisant à compter du 1 er septembre 2020 pour un montant de 90 euros, les 93 euros restants s'ajoutant au 1 er mars 2021 .
Alors que le paiement effectif de la part entrant en vigueur au 1 er septembre 2020 devait se faire en janvier 2021 à titre rétroactif, le Gouvernement a finalement annoncé en septembre anticiper le paiement qui se ferait dès septembre ou octobre 2020 pour la fonction publique hospitalière.
Ces mesures concernent 765 318 agents pour ce qui est des personnels de la fonction publique hospitalière en établissement public de santé, 172 479 agents de la fonction publique hospitalière en Ehpad, 29 991 agents de la fonction publique territoriale en Ehpad, 5 828 personnels dans les HIA et l'INI. Du côté des Ehpad privés, 194 784 agents seraient concernés.
Les coûts bruts de ces revalorisations seraient pour l'assurance maladie de 5,073 milliards d'euros , la hausse de ces coûts se répartissant de 2020 à 2022 : 822 millions en 2020, 3 840 millions en 2021 et 411 millions en 2022.
Les coûts représentés pour l'assurance vieillesse sont estimés négligeables pour la Cnav et l'Ircantec. Ils sont importants pour la CNRACL mais seraient cependant compensés par la hausse des cotisations produite par les revalorisations.
B. Une revalorisation des personnels non médicaux
Le I de l'article prévoit le versement aux fonctionnaires et militaires d'un complément de traitement indiciaire, à partir du 1 er septembre 2020 .
Sont concernés les fonctionnaires et militaires exerçant dans les établissements énumérés aux 1° à 5° , soit principalement les hôpitaux, établissements publics de santé, et établissements d'hébergement pour personnes âgées dépendantes , mais aussi les hôpitaux des armées ou l'Institution nationale des invalides. Sont exclus les établissements sociaux ou médico-sociaux créés par des établissements de santé.
Le septième alinéa du I prévoit une indemnité équivalente , à compter de la même date, pour la revalorisation des personnels contractuels de droit public ou ouvriers des établissements industriels de l'État exerçant dans les mêmes établissements.
Le complément de traitement comme l'indemnité équivalente sont versés dans des conditions fixées par décret.
Tous les personnels des établissements listés ne sont cependant pas visés par cet article. Le Gouvernement entend revaloriser ici de manière ciblée les personnels paramédicaux - principalement les infirmiers et aides-soignants - mais aussi les catégories non médicales comme les administratifs ou des agents techniques.
Aussi, le huitième alinéa du I liste des catégories de personnels exclues du versement de complément de rémunération, à savoir les personnels médicaux : médecins, chirurgiens-dentistes, pharmaciens, internes des hôpitaux des armées, élèves des écoles du service de santé des armées ; sont aussi exclus les personnels des services déconcentrés de l'administration pénitentiaire.
C. Une prise en compte de cette revalorisation dans le calcul des pensions
L'article 25 prévoit également de répercuter cette revalorisation dans les pensions de retraite des agents qui en seront bénéficiaires.
Ainsi, le II de l'article prévoit le versement d'un supplément de pension au titre du complément de traitement mentionné au I pour les fonctionnaires de l'État et les militaires partant à la retraite à partir du 1 er septembre 2020.
Le deuxième alinéa du II précise le calcul du supplément de pension, considérant la perception, au moins une fois au cours des six derniers mois, du complément mentionné au I. Ce supplément de pension se voit ensuite appliquer les mêmes règles de jouissance, réversion et revalorisation que la pension du fonctionnaire.
Parallèlement à la prise en compte du complément de traitement dans le calcul de la pension, le troisième alinéa du II prévoit l'application à ce complément des cotisations et contributions prévues pour le financement de l'assurance vieillesse par le code des pensions civiles et militaires, soit la contribution employeur et la cotisation de l'agent.
Le III étend ces principes de prise en compte pour la pension aux fonctionnaires territoires et hospitaliers ainsi qu'aux ouvriers des établissements industriels de l'État, dans des modalités fixées par décret.
D. Pour les personnels des Ehpad, une prise en charge par la CNSA
Le Gouvernement entend ne pas augmenter le reste à charge des résidents des Ehpad du fait des revalorisations prévues à cet article. À cet effet, le IV modifie le code de l'action sociale et des familles, à son article L. 314-2.
Le forfait global relatif aux soins pourra ainsi financer les mesures de revalorisation des personnels dont les rémunérations sont assurées par le forfait global relatif à la dépendance ou les tarifs journaliers. La Caisse nationale de solidarité pour l'autonomie portera donc la charge de ces revalorisations.
II - Les modifications apportées à l'Assemblée nationale : un dispositif inchangé mais une anticipation annoncée et budgétée
L'Assemblée nationale a apporté deux modifications à cet article, d'ordre rédactionnel.
Cependant, le Gouvernement a annoncé la m ise en oeuvre anticipée au 1 er décembre 2020 de la deuxième tranche de revalorisation prévue. L'impact financier de ces annonces est évalué à 360 millions d'euros en 2020 et 810 millions d'euros au titre de 2021.
Cet impact a été intégré aux amendements du Gouvernement au PLFSS 2021 rectifiant l'Ondam 2020 et 2021.
III - La position de la commission : un soutien malgré des réserves
La commission souscrit à l'intention de revalorisations des personnels non médicaux des établissements de santé et des établissements médico-sociaux.
L'effort financier consenti est important , tant sur les rémunérations de carrière que pour les pensions. Il devrait contribuer à renforcer l'attractivité de ces métiers dont la crise sanitaire a rappelé s'il était nécessaire combien ils étaient indispensables.
Cependant, la commission regrette que ces revalorisations pérennes soient décidées en pleine crise, sans que ne soit réellement remis à plat le sujet de l'organisation des établissements de santé et des établissements médico-sociaux. Il ne s'agit pas ici d'une prime ponctuelle : ces augmentations auraient pu être le fait de contreparties structurelles quand la gestion des ressources humaines et des sujets comme le temps de travail ne sont pas abordés.
Votre commission approuve le dispositif proposé par le présent article et vous demande d'adopter cet article.
Article 26
Relancer
l'investissement pour la santé
Cet article vise à substituer au fonds pour la modernisation des établissements de santé publics et privés un nouveau fonds pour la modernisation et l'investissement en santé, aux missions et au périmètre étendus.
La commission vous demande de modifier cet article.
I - Le dispositif proposé : un nouveau fonds pour la modernisation et l'investissement en santé
A. Une transformation du FMESPP existant
Les dispositions relatives au fonds pour la modernisation des établissements de santé publics et privés figurent à l'article 40 de la loi de financement de la sécurité sociale pour 2001 . La rédaction initiale prévoyait un « fonds pour la modernisation sociale des établissements de santé », devenu par la loi de financement pour 2002 « fonds pour la modernisation des établissements de santé » puis « fonds pour la modernisation des établissements de santé publics et privés » par la loi de financement pour 2003.
Le fonds reçoit chaque année une dotation prévue en loi de financement de la sécurité sociale, financée par les régimes obligatoires d'assurance maladie . Sa gestion est assurée par la Caisse des dépôts et consignations.
Aux termes de l'article 40 de la LFSS pour 2001, ce fonds finance aujourd'hui :
- des dépenses d'investissement des établissements de santé et des groupements de coopération sanitaire dans le cadre d' opérations de modernisation et de restructuration de ces établissements et groupements, de réorganisation de l'offre de soins ou de création de groupements hospitaliers de territoire ;
- des missions d'expertise exercées par l'Agence technique de l'information sur l'hospitalisation ;
- des missions d'ampleur nationale pilotées ou conduites au bénéfice des établissements de santé déléguées au groupement d'intérêt public chargé du développement des systèmes d'information de santé partagés.
B. Une ambition de relance de l'investissement
1. Trois axes de relance de l'investissement
Le Gouvernement a présenté dans les conclusions du Ségur de la santé un plan de relance de l'investissement autour de trois grandes priorités pour un montant de 6 milliards d'euros :
- les projets hospitaliers prioritaires et projets ville-hôpital : 2,5 milliards d'euros engagés sur 5 ans. Ce volet vise à lutter contre la vétusté des équipements et du bâti. Il entend être le financement d'investissements structurants, là où la reprise de dette prévue à l'article 27 doit couvrir l'investissement courant ;
- le rattrapage du retard sur le numérique en santé : 1,4 milliard d'euros sur 3 ans. Cet axe, engagé sur 3 ans, se répartit en trois items concernant l'interopérabilité, la réversibilité et la sécurité des systèmes d'information , pour le premier (800 millions d'euros), la circulation des données de santé , pour le deuxième (400 millions d'euros) et le renforcement des équipes numériques , pour le dernier (200 millions d'euros) ;
- la transformation, la rénovation et l'équipement dans les établissements médico-sociaux : 2,1 milliards d'euros sur 5 ans. Ce troisième axe se répartir entre la transformation des établissements vétustes (1,5 milliard d'euros) et les investissements dans les équipements numériques (600 millions d'euros).
Parmi ces 6 milliards d'euros, 3,9 milliards d'euros seraient portés par le FMIS.
2. Un volet du plan de relance de l'économie
Le Gouvernement indique que cet effort en faveur de l'investissement « s'inscrit dans le plan de relance de l'économie » qui doit atteindre 6 milliards d'euros, sur 3 à 5 ans selon les axes décrits.
Aussi, l'étude d'impact indique que le coût projeté pour l'Assurance maladie serait en réalité nul, un financement de l'Union européenne au titre du plan de relance européen devant en assurer la compensation.
L'étude d'impact indique ainsi un coût de 967 millions d'euros par an de 2021 à 2023 puis 500 millions d'euros en 2024.
3. Un changement de gouvernance
La transformation du FMIS et l'effort financier qu'il est censé porter au cours des prochaines années doit également s'accompagner d' un changement dans son pilotage.
Ainsi, les conclusions du Ségur de la santé indiquent la fin du comité interministériel de la performance et de la modernisation de l'offre de soins hospitaliers (Copermo) qui validait l'essentiel des crédits du FMESPP qu'étaient les investissements immobiliers.
Le Copermo doit ainsi être supprimé au profit d'un nouveau conseil national de l'investissement en santé « porteur d'une nouvelle approche fondée sur l'équité territoriale, le conseil et l'association des élus locaux à la prise de décision » . Cette instance sera chargée d'établir une nouvelle doctrine d'investissement, de répartir les enveloppes entre régions et valider au niveau national une minorité de projets.
Le futur CNIS sera créé a priori au premier semestre 2021, par circulaire ministérielle.
Une « gouvernance déconcentrée » est surtout annoncée pour la sélection des projets au niveau régional . L'échelon régional doit ainsi devenir le seul lieu d'examen d'un nombre accru de projets majeurs.
C. Une transformation du FMESPP en un nouveau FMIS
L'article 26 modifie l'article 40 de la loi de financement de la sécurité sociale pour 2001 .
1. Une modification du champ d'action et des missions du fonds
Le 1° modifie le I de l'article 40 et change le nom du fonds pour le dénommer « fonds pour la modernisation et l'investissement en santé ».
Le 2° modifie le III de l'article 40 :
- le a) étend le champ des établissements pouvant recevoir des financements du fonds aux équipes de soins primaires (L. 1411-11-1 du code de la santé publique), aux communautés professionnelles territoriales de santé L. 1434-12 du CSP), aux centres de santé (L. 6323-1 du CSP), aux maisons de santé (L. 6323-3 du CSP) ainsi qu'aux établissements et services sociaux et médico-sociaux (article L.312-1 du code de l'action sociale et des familles), ces derniers étant auparavant visés au III bis du même article ;
- le b) complète le III par un nouvel alinéa précisant les dépenses éligibles au fonds, celles-ci devant avoir pour objet la modernisation, l'adaptation ou la restructuration des systèmes d'information de l'offre de soins et de l'offre médico-sociale .
En conséquence, le 3° abroge le III bis de l'article 40 qui prévoyait que les établissements sociaux et médico-sociaux mentionnés à l'article L. 312-1 du code de l'action sociale et des familles pouvaient recevoir des financements du FMESPP, dans la limite d'un plafond correspondant aux produits affectés par la loi de finances pour 2006.
2. Une modification des règles de déchéance
Le 4° modifie le IV de l'article 40 et les conditions de prescription des sommes dues au titre de ses actions dans le cas d'une absence d'agrément ou de décision attributive de subvention .
Il faudra désormais compter un délai fixé par décret, d'au moins un an , après la notification ou la publication de l'acte de délégation des crédits (contre un délai d'an aujourd'hui) ou un délai, également fixé par décret et supérieur à un an, à partir du premier jour de l'année où les droits ont été acquis (contre trois ans aujourd'hui).
Pour rappel, le IV prévoit que les sommes prescrites viennent minorer la dotation en loi de financement.
3. Une contribution nouvelle de la CNSA
Le 5° réécrit la première phrase du V de l'article 40 concernant les ressources du fonds . La nouvelle rédaction conserve les ressources initiales (remboursement des avances et participation des régimes obligatoires d'assurance maladie ) mais y ajoute une participation de la nouvelle branche autonomie ; elle supprime également une disposition caduque prévoyant la dotation pour l'année 2001.
II - Les modifications apportées par l'Assemblée nationale
À l'initiative de Mme Rist et plusieurs de ses collègues, l'Assemblée nationale a adopté deux amendements visant à ajouter un 3° bis modifiant l'article 40 par deux paragraphes supplémentaires :
- un III sexies conditionnant le financement des dépenses liées à la transformation et la modernisation des systèmes informatiques à l'interopérabilité des logiciels informatiques ;
- un III septies autorisant les établissements publics de santé à refuser le paiement des factures liées à l'achat de logiciels informatiques dans le cas où les référentiels d'interopérabilité ne seraient pas respectés .
Un II a été ajouté à l'initiative du rapporteur général, qui procède à des coordinations rédactionnelles :
- dans le code de la santé publique concernant le reversement des sommes ayant permis le financement de l'actif immobilisé dans le cas de la fermeture d'un établissement privé ;
- dans la loi de finances pour 2006, son article 49 prévoyant une affection au FMESPP d'une part du produit des amendes forfaitaires perçues par la voie de systèmes automatiques de contrôle et sanction.
III - La position de la commission : un soutien à la transformation mais un refus des modalités de financement
A. Une vocation louable de transformation du fonds
1. Une modification du champ d'action et des missions du fonds
La commission s'inscrit dans la volonté d'investissements en santé qui soient davantage transversaux , dans une approche destinée aux hôpitaux mais également aux liens ville-hôpital.
En outre, la priorité donnée au numérique apparaît une nécessité pour rattraper le retard en la matière.
Si l'approche globale retenue, mettant sous une même casquette établissements de santé et établissements médico-sociaux, peut être une idée louable, elle doit cependant bien montrer sa pertinence . À ce titre, la transformation du fonds s'apparente davantage à un changement de périmètre qu'à une vision plus intégrée du sanitaire et du médico-social.
2. Un mélange non abouti du sanitaire et du médico-social ?
L'opportunité de créer une branche autonomie a été discutée lors de la loi relative à la dette sociale et à l'autonomie au regard notamment de l'imbrication parfois forte des crédits dédiés à la prise en charge de la dépendance au sein des dépenses de santé . Alors que le choix de création de la cinquième branche a été acté, il peut paraître surprenant de vouloir créer un seul fonds destiné à la fois aux établissements de santé et aux établissements médico-sociaux.
Surtout, si le fonds est doté de deux sources de financement reprenant les deux branches , ce sont également bien deux enveloppes distinctes qui sont déjà fléchées pour le plan de relance et reprises dans le FMIS , comme l'étude d'impact le précise, avec 3,9 milliards d'euros sur la santé et 2,1 milliards sur le médico-social. La répartition des investissements en numérique est à ce titre symptomatique de ce non-choix, répartis selon le secteur : une première partie fait l'objet d'un axe propre, relatif à au numérique en santé, une seconde étant une sous-enveloppe de l'axe médico-social.
Se pose ainsi la question de la pertinence éventuelle de la création de deux fonds distincts , le premier en charge de l'investissement en santé, le second porté sur l'investissement en matière d'autonomie.
La composition de la future instance qui assurera la sélection des projets devra en outre être représentative de l'ensemble des composantes des deux secteurs. Là où deux conseils de pilotages distincts auraient alors pu paraître plus spécialisés n'impliquant pas les mêmes acteurs et, par exemple, pas les mêmes niveaux de collectivités.
3. Une gouvernance à préciser
La commission salue l'approche davantage territorialisée que le Gouvernement entend donner à la sélection des projets financés par le FMIS.
Cependant, interrogé sur la meilleure association des élus locaux par votre rapporteure, le ministre des solidarités et de la santé a semblé surtout attendre des cofinancements des collectivités locales qu'une participation aux choix directeurs .
Si la gouvernance est annoncée « déconcentrée » et non décentralisée, il sera néanmoins nécessaire qu'elle garantisse une intégration des élus des territoires aux décisions. En outre, pour ce qui du soutien aux Ehpad, la participation des départements est indispensable. Les investissements en santé doivent se faire sur une logique territoriale cohérente.
En ce sens, par son amendement, la commission a souhaité inscrire le rôle du futur CNIS créé et préciser que celui-ci devra comporter des représentants des élus locaux.
B. Une trajectoire de financements peu lisible
1. Une imbrication imprécise du FMIS dans l'effort de 6 milliards d'euros d'investissements
La direction de la sécurité sociale a précisé à votre rapporteure que, sur la période 2021-2025,
- les 2,5 milliards d'euros prévus pour la modernisation des établissements de santé seront portés dans le FMIS ;
- les 600 millions d'euros au titre des investissements pour le numérique des établissements sociaux et médico-sociaux seront assurés par le FMIS sur une dotation de la CNSA ;
- les investissements relatifs au numérique (hors ESMS) à hauteur d'1,4 milliard d'euros seront pour une partie seulement assurés par le FMIS , le reste étant porté par différents vecteurs au sein de la branche maladie en fonction de l'objet exact à financer ;
- le montant prévu d'1,5 milliard d'euros pour les établissements sociaux et médico-sociaux hors numérique ne sera pas intégré dans le FMIS mais géré par la CNSA (PAI).
2. Un effort supplémentaire mal identifié
Votre rapporteure s'est interrogée sur l'effort supplémentaire réel qui sera porté par le FMIS dans les prochaines années au service de l'investissement en santé, par rapport à une trajectoire d'investissement préexistante.
Les investissements anticipés pour les années à venir avant les effets du Ségur de la santé sont retranscrits dans le tableau ci-après. Les investissements décidés dans le cadre du Ségur ont normalement vocation à s'ajouter aux montants initiaux de cette trajectoire .
Trajectoire prévisionnelle 2021-2027
avant
prise en compte des effets du Ségur
en millions d'euros
|
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
2027 |
|
517,3 |
389,3 |
247,0 |
253,3 |
161,8 |
87,0 |
64,7 |
Source : DGOS
Le second tableau retrace ainsi les apports à cette trajectoire résultant des efforts d'investissements décidés dans le cadre du Ségur de la santé. La direction de la sécurité sociale précise cependant que ces apports viendraient s'ajouter à la base 2020 révisée à 458 millions d'euros .
Trajectoire prévisionnelle des apports
supplémentaires au FMIS
au titre du Ségur de la santé
en millions d'euros
|
2021 |
2022 |
2023 |
2024 |
2025 |
|
|
Apport supplémentaire au FMIS dont : |
674 |
720 |
720 |
640 |
640 |
|
Dotation de l'assurance maladie (investissement structurant des établissements de santé et transversal) |
500 |
500 |
500 |
500 |
500 |
|
Dotation de l'assurance maladie (investissement numérique) |
74 |
120 |
100 |
0 |
0 |
|
Dotation de la 5 e branche (investissement numérique ESMS) |
100 |
100 |
120 |
140 |
140 |
Source : DSS/DGOS
Le total des sommes prévues en apports de 2021 à 2025 représente 3,394 milliards d'euros , ce qui ne couvre donc pas la somme annoncée de 3,9 milliards d'euros du Ségur pris sur le FMIS.
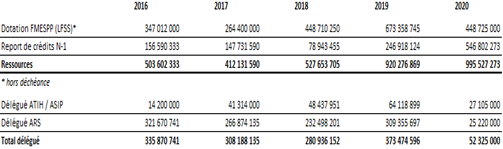
Enfin, le fonds dispose encore de créances importantes de la Cnam, comme le montre le tableau ci-après. Celles-ci correspondent à des dotations non encore consommées , d'une part, mais aussi à des reliquats reportés , en face desquels il n'y a pas d'engagement, d'autre part.
Elles ne sont cependant pas rappelées dans l'étude d'impact ; leur mobilisation pour couvrir l'effort de dépenses futures n'est pas non plus précisée.
Ressources et consommation des crédits du fonds de 2016 à 2020
en euros
Source : DGOS
Ainsi, les documents budgétaires présentés montrent des incohérences ou imprécisions qui permettent difficilement d'apprécier l'envergure budgétaire réelle du FMIS dans les années à venir, tant dans ses dotations que dans ses dépenses .
Il apparaît donc nécessaire que le Gouvernement clarifie les vecteurs du plan d'investissement annoncé à hauteur de 6 milliards d'euros, et la part de ce plan qui a réellement vocation à être porté par le FMIS . Il s'agit d'identifier les organismes financeurs, remboursement de l'Union européenne ou non.
Surtout, il est nécessaire d'accompagner la trajectoire des dotations d'une trajectoire de consommation des crédits du FMIS.
Il convient ainsi de préciser dans la trajectoire pluriannuelle l'amplification réelle en matière d'investissement que le fonds portera par rapport au tendanciel et, surtout, les leviers de financement des dépenses futures (reports, Union européenne ou assurance maladie) détaillés par année.
3. Des crédits de relance à faire porter par la loi de finances
a) Un effort de relance qui doit être porté par le budget général
Lors du précédent plan de relance de l'économie, en 2009, le Gouvernement avait également choisi de soutenir les investissements dans le domaine de la santé. Le FMESPP s'était alors vu octroyer une dotation spéciale de 70 millions d'euros. Cette dotation avait été assurée par des crédits budgétaires et figurait au sein du projet de loi de finances rectificative qui portait le plan de relance .
C'est la méthode qu'aurait dû retenir le Gouvernement cette année encore, alors que, comme en 2009, une mission ad hoc a été créée dans le projet de loi de finances pour 2021.
b) Un remboursement peu classique de l'Union européenne à l'assurance maladie
Le circuit de financement au titre du plan de relance apparaît en outre peu satisfaisant. Les éléments indiqués à ce stade signalent un financement de l'Union européenne au titre du plan de relance, les investissements du Ségur étant inscrits dans le « plan national de relance et de résilience » élaboré par la France. Cependant, la dispersion de ce plan entre le FMIS et d'autres acteurs ne facilitent pas la lecture dans les documents budgétaires des charges compensées par des remboursements de l'Union européenne.
Surtout, le remboursement de l'assurance maladie (ou de la CNSA) par des crédits de l'Union européenne passera nécessairement par des crédits de l'État. Ainsi, si le financement a bien vocation à être porté par l'Union européenne, il n'appartient pas à la Cnam et la CNSA d'en assurer l'avance, mais à l'État.
Là encore, une dotation budgétaire unique au sein du budget général aurait permis une meilleure lisibilité et une plus grande traçabilité de la dépense, avec en outre un remboursement européen mieux identifié sur une ligne unique.
Il apparaît souhaitable de distinguer dans les projections de financement du FMIS :
- la part qui relève de l'effort « classique » assumé par les crédits de l'assurance maladie ;
- la part attribuée à la charge de la CNSA ;
- la part qui relève du plan de relance, éventuellement couverte par des financements européens, et qui doit donc être portée par des crédits budgétaires en loi de finances .
La commission émet des réserves sur la conformité des dispositions du III septies créé par l'Assemblée nationale avec le droit de la commande publique et le respect des relations contractuelles . En outre, il pourrait inciter les établissements à baisser leur vigilance en amont des commandes passées. Les III sexies et III septies appellent en outre à être réunis.
La commission a enfin précisé l'application outre-mer de ces dispositions, mentionnant leur applicabilité à Saint-Barthélemy et Saint-Martin dans le même amendement.
La commission vous demande d'adopter cet article ainsi modifié par l'amendement n° 162 adopté.
Article 27
Favoriser
l'investissement courant à travers la reprise de la dette
des
établissements de santé assurant le service public
hospitalier
Cet article vise à organiser la reprise de la dette hospitalière afin de permettre aux hôpitaux de dégager des capacités nouvelles d'investissement.
La commission vous demande de supprimer cet article.
I - Le dispositif proposé : l'organisation des reprises prévues par la loi relative à la dette sociale et à l'autonomie
A. Une reprise de la dette hospitalière initiée par la loi du 7 août 2020
1. Une dette importante et nuisible au financement des établissements de santé
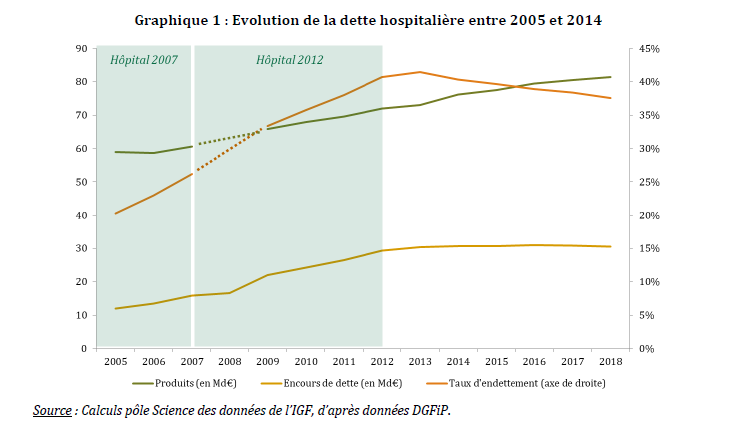
a) Une forte augmentation de la dette depuis 2005
Selon les données établies par l'IGAS 64 ( * ) , l'encours de la dette des établissements de santé publics et privés d'intérêt collectif (Espic) s'est stabilisé autour de 32,1 milliards d'euros à fin 2018.
La dette des hôpitaux a connu une croissance très importante entre 2005 et 2014, passant de 11,9 milliards d'euros à 30,3 milliards d'euros , soit une multiplication par près de 2,6. L'encours de dette des établissements publics de santé est relativement stabilisé depuis 2016, estimé à 30,8 milliards d'euros à la fin de l'exercice 2018.
Dans le même temps, le taux d'endettement des hôpitaux a doublé entre 2005 et 2014 pour atteindre 37 % en 2018.
La croissance rapide et substantielle de cet endettement résulte principalement des plans « Hôpital 2007 » et « Hôpital 2012 », comme le rappelle le rapport de l'IGAS publié en avril 2020. Ces deux plans portaient pour l'essentiel des investissements immobiliers .
Source
: Rapport IGF-IGAS
2020 l'évaluation de la dette des établissements publics de
santé
et des modalités de sa reprise (2020)
À fin 2018, 41 % des établissements se trouvent en situation de surendettement. En conséquence, 42 % des établissements publics de santé sont aujourd'hui soumis à l'autorisation préalable pour leurs emprunts ; ceux-ci représentent 77 % de l'encours total. Le surendettement concerne principalement les établissements de santé de taille importante.
b) Des encours à risque
En outre, la dette hospitalière apparaissait encore récemment comme une dette sensiblement exposée au risque .
En effet, les établissements de santé faisaient l'objet d'une vigilance renforcée sur leurs encours, avec des craintes d'exposition à des « emprunts toxiques » . La part de dette considérée comme toxique s'est cependant fortement réduite du fait de dispositifs successifs de désensibilisation.
Les taux variables , qui représentaient encore 9 % de l'encours de dette en 2014, représentent également un facteur de risque.
Comme le souligne l'étude d'impact du PLFSS, « l'accumulation des déficits budgétaires dans les EPS et la réduction des excédents dans les Espic ces dernières années ont accru la problématique de soutenabilité ».
2. Des capacités d'autofinancement réduites mettant en péril l'investissement du quotidien
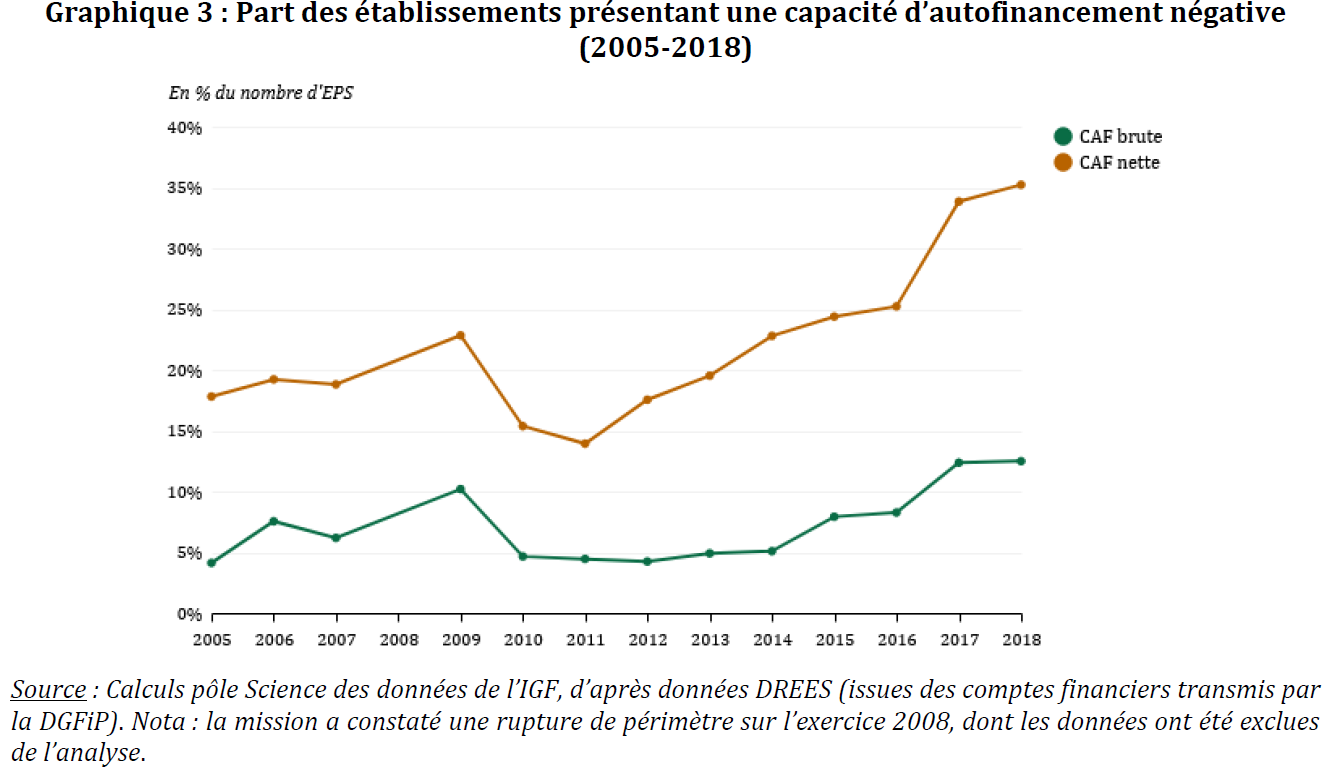
a) Une capacité d'autofinancement dégradée...
Le rapport de l'IGAS souligne que la capacité d'autofinancement des établissements publics de santé s'est dégradée entre 2005 et 2018.
En 2018, 35 % des établissements présentaient ainsi une capacité d'autofinancement négative , ce taux était de 18% en 2005. Cette proportion s'est particulièrement aggravée au cours des trois dernières années.
Source : Rapport IGF-IGAS, « Évaluation de la dette des établissements publics de santé et des modalités de sa reprise », 2020
Le rapport constate que les remboursements des dettes financières représentent une part croissante du besoin de financement des établissements publics de santé.
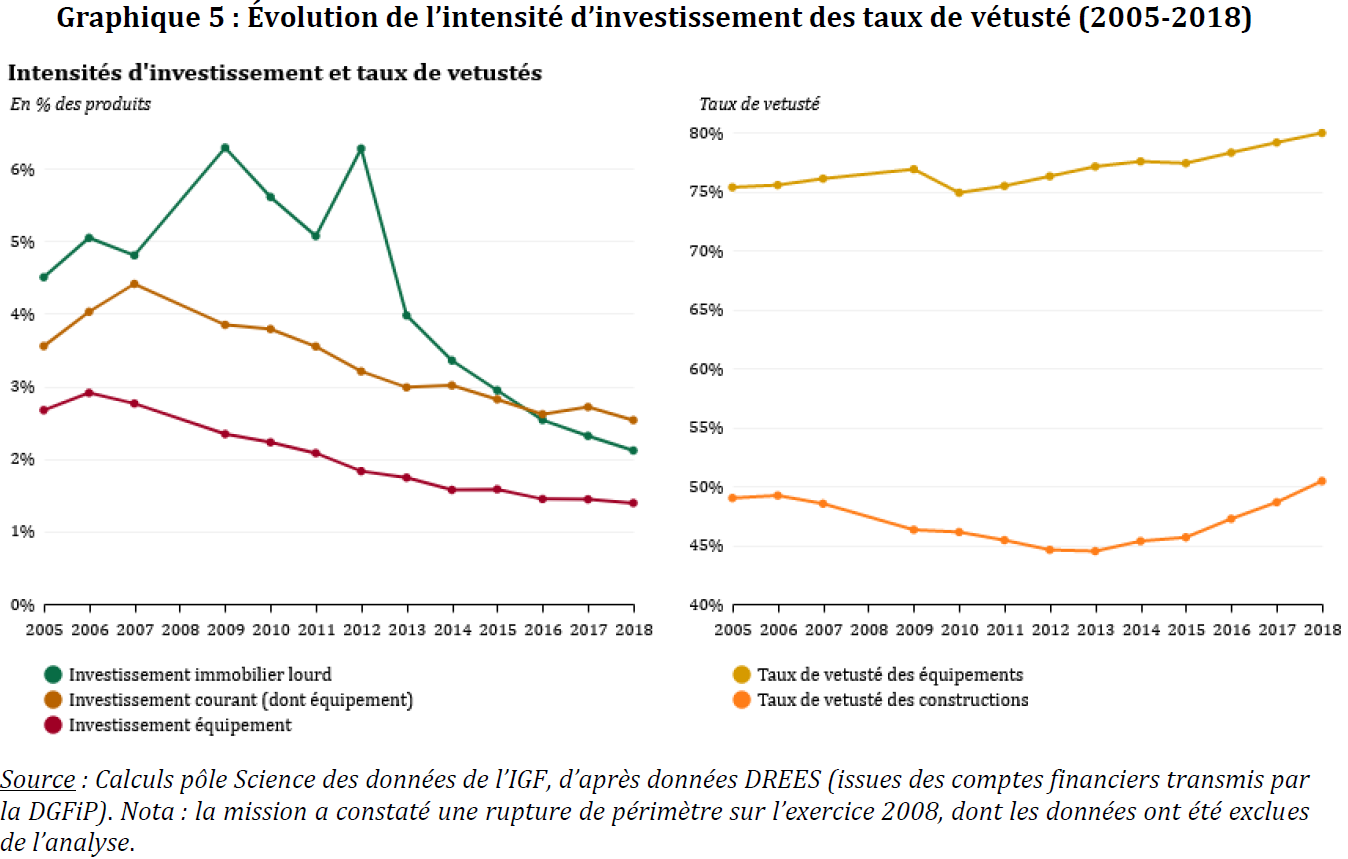
b) ... grevant l'investissement courant et aggravant ainsi la vétusté
Parallèlement, l'investissement des établissements a connu une baisse régulière et prolongée depuis 2007 pour ce qui est de l'investissement courant et de l'investissement en équipement, et une baisse brutale depuis 2012 pour ce qui est de l'investissement en immobilier lourd.
Les investissements ont diminué de 45 % entre 2012 et 2018. Plus préoccupante, l'intensité de l'investissement courant est inférieure depuis 2015 à 3 %, seuil en-dessous le renouvellement des équipements est considéré comme insuffisant pour assurer le maintien en capacité des établissements.
Cependant, si 83 % des établissements publics de santé consacrent en 2018 moins de 3 % de leurs produits en courants à l'investissement courant, le rapport de l'IGAS souligne la grande variation de taux que cache cette moyenne, et donc la grande hétérogénéité dans les situations des établissements, la part variant entre 0 et 9,6 %.
Les taux de vétusté, particulièrement ceux relatifs aux équipements, ont connu une progression régulière depuis 2010, atteignant 80 %.
Source : Rapport IGF-IGAS, « Évaluation de la dette des établissements publics de santé et des modalités de sa reprise », 2020
Le rapport de l'IGAS pointe en outre les différences également importantes concernant les taux de vétusté, selon la taille des établissements . La vétusté des équipements des centres hospitaliers de taille intermédiaire est particulièrement préoccupante (85 %) ; ces établissements présentent par ailleurs le taux d'endettement le plus faible (30,4 %).
3. Une promesse de reprise concrétisée par la loi relative à la dette sociale et à l'autonomie
Le Gouvernement avait annoncé à l'automne 2019 la reprise d'une partie de la dette des hôpitaux , un montant de 10 milliards d'euros était alors évoqué.
À l'issue du Ségur de la santé, en juillet 2020, il a été décidé de procéder à la reprise d'un tiers des encours des emprunts des établissements du service public hospitalier et des frais financiers liés, soit 13 milliards d'euros .
Cette reprise a été inscrite dans la loi relative à la dette sociale et à l'autonomie du 7 août 2020. L'étude d'impact du projet de loi soulignait alors que la santé financière des établissements publics de santé « menace dans certains cas la pérennité de leurs missions permanentes de service public auxquelles ils ne peuvent se soustraire ».
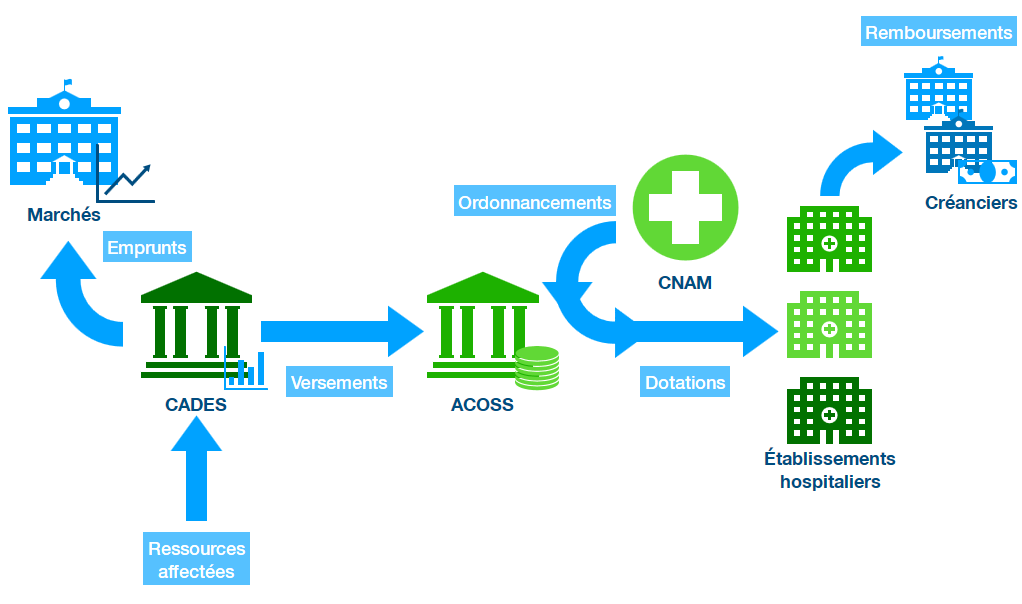
Le mécanisme retenu est celui de versements de la Cades à l'Acoss, dans la limite de 13 milliards d'euros à un rythme de 5 milliards d'euros par an maximum . L'Acoss verse ensuite, pour le compte de la Cnam, des dotations aux établissements hospitaliers, lesquels remboursent leurs créances selon leurs échéanciers propres.
La « reprise » n'est donc pas une reprise au sens propre des encours de dettes, mais bien une dotation visant à prendre en charge le remboursement de l'encours et des frais financiers liés.
Processus de reprise de la dette hospitalière prévu par le projet de loi
Source : Commission des affaires sociales du Sénat
4. Une dotation prévue sur deux niveaux
L'étude d'impact précise la forme que devrait prendre la dotation aux établissements.
Le Gouvernement prévoit ainsi deux parts :
- une « part ferme », représentant 20 %, répartie au niveau national sur la base de l'endettement et de la capacité d'autofinancement nette , ayant pour objectif la relance de l'investissement courant ;
- une « part régionale », représentant 80 %, définie à par les ARS et tenant compte des enjeux d'inégalités et de transformation .
Une compatibilité avec le droit de l'Union européenne
Les mesures proposées de reprise de dette des établissements de santé constituent une aide d'État au sens des traités européens.
Le Gouvernement indique que cette aide est compatible avec le marché intérieur et exemptée de l'obligation de notification à la Commission européenne.
Cette compatibilité relève des dispositions relatives aux compensations de charges de service public pour les services d'intérêt économique général (SIEG), catégorie dont relèvent les établissements de santé.
Trois critères doivent cependant être respectés : la gestion du SIEG doit être confiée par un acte ou mandat à l'entreprise, aucune surcompensation n'est acceptée et un mécanisme de contrôle doit être prévu.
La contractualisation prévue, les paramètres de calcul de la dotation et le mécanisme de contrôle et de reprise prévus au présent article entendent satisfaire à ces obligations.
B. Un dispositif apportant un cadre opérationnel à la reprise de dette
1. Des reprises visant à la continuité, la qualité, la sécurité et la transformation du service public hospitalier
Le I expose le cadre général et les principes du dispositif .
Le premier alinéa prévoit ainsi que les régimes obligatoires d'assurance maladie versent une dotation annuelle aux établissements du service public hospitalier volontaires. Celle-ci a pour but « de concourir à la compensation des charges nécessaires à la continuité, la qualité et la sécurité du service public hospitalier et à la transformation de celui?ci ».
Le deuxième alinéa conditionne ce versement à un contrat entre l'établissement et l'agence régionale de santé, celui-ci devant être conclu avant le 31 décembre 2020.
Le troisième alinéa prévoit que la somme des dotations est égale à 13 milliards d'euros , mobilisant ainsi le plafond prévu par la loi relative à la dette sociale et à l'autonomie.
Le dernier alinéa du I précise enfin les conditions d'imputation comptable de ces dotations pour les organismes de la branche maladie : ces versements constitueront des opérations de trésorerie sans incidence sur leur compte de résultat.
2. Des dotations liées aux encours de dettes
Le II précise les éléments pris en compte pour déterminer les montants des dotations .
Le 1° mentionne les encours restants dus au 31 décembre 2019 inscrits au bilan de l'établissement, précisant que ceux-ci ne doivent se rapporter qu'au « seul champ sanitaire ». Le Gouvernement entend exclure les activités du champ médico-social ainsi que les unités de soins de longue durée, considérant leurs différents modes de financement.
Le 2° intègre à cette prise en compte les aides ou compensations accordées au titre de ces emprunts, mais aussi les frais financiers liés .
3. Une contractualisation de la reprise avec les hôpitaux
Le III précise le contenu des contrats conclus entre les établissements et les ARS.
Le premier alinéa prévoit que les contrats sont conclus pour une durée maximale de quinze ans ; ils peuvent faire l'objet de révisions par avenant. Ils sont signés par le directeur général de l'ARS et les représentants légaux des établissements. Différents éléments sont prévus comme devant être précisés par ces contrats :
- le 1° prévoit le mandat que l'établissement doit suivre concernant l'investissement, la transformation et l'assainissement de la situation financière, ainsi que les charges tirées du I, financées par la dotation ;
- le 2° mentionne les différents paramètres financiers , l'encours de dette mais aussi les paramètres de calcul et les dotations prévues ;
- le 3° vise l'échéancier de versement des dotations annuelles ;
- le 4° prévoit les conditions de suivi, d'évaluation et de contrôle mais aussi les modalités de reprise des financements en cas de non-respect des engagements. Une même reprise est prévue en cas de surcompensation des charges, afin d'assurer la conformité de cette aide avec le droit de l'Union européenne.
Le IV exige que les ARS veillent à la cohérence , lors de leur renouvellement, des contrats pluriannuels d'objectifs et de moyens avec les contrats liés à la reprise de dette .
Le V précise les modalités d'imputation comptable de la dotation pour les établissements, ainsi que sa répartition entre fonds propres et produits financiers.
Le VI prévoit la définition des conditions d'application par un décret en Conseil d'État, au titre desquelles sont listés :
- la détermination des compensations des obligations du service public hospitalier, au 1° ;
- la détermination des encours de dettes pris en compte et du montant des dotations annuelles, au 2° ;
- la mise en oeuvre des contrats, au 3° ;
- les modalités de contrôle et de récupération des éventuelles surcompensations, au 4°.
4. Une modification des termes de la reprise par la CADES
Le VII modifie l'ordonnance n° 96-50 du 24 janvier 1996 relative au remboursement de la dette sociale. Le C du II septies de son article 4 est complété par la mention d'un décret devant fixer les dates et montants des transferts de la Cades à l'Acoss assurant la couverture des dotations de l'Assurance maladie aux établissements.
II - Les modifications apportées par l'Assemblée nationale : un allègement substantiel du lien à la dette des établissements
À l'initiative du Gouvernement, l'Assemblée nationale a largement modifié l'article 27, afin notamment d' affirmer l'objectif d'investissement que porte la mesure.
A. Une suppression du lien entre la dotation et l'encours de dette
L'Assemblée nationale a notamment, à son I :
- supprimé la mention du caractère annuel de la dotation ;
- prévu que la somme des dotations serait finalement fixée par décret, dans le plafond de 13 milliards d'euros ;
- modifié les règles d'imputation comptable , prévoyant une inscription au bilan de la CNAM au moment du transfert de la Cades à l'Acoss mais une constatation au compte de résultat suivant les versements des dotations annuelles.
Elle a en outre réécrit le II, supprimant les références aux encours restants dus et aux frais financiers pour la détermination du montant de la dotation. Sont désormais visés « les ratios d'analyse financière et les marges financières nécessaires à l'investissement ». Le Gouvernement indique vouloir « alléger le travail technique » préalable à la contractualisation, qui aurait nécessité un audit complet et ralenti le processus.
En outre, la suppression de la mention des encours inscrits au bilan des établissements permettrait une prise en compte des dettes et participations des hôpitaux au titre des groupements de coopération sanitaire dont ils sont membres.
Au III , l'Assemblée nationale a réduit la durée des contrats liant les établissements aux ARS, de quinze à dix ans . Le Gouvernement entend accélérer les versements, à montants inchangés.
Le désendettement a été inscrit au titre du mandat qui doit être précisé par le contrat. En revanche, l'encours de dette de l'établissement disparait de ce contrat .
Dans ce même III, à l'initiative du rapporteur général Thomas Mesnier et plusieurs de ses collègues, l'Assemblée nationale prévu un suivi du conseil territorial de santé sur les contrats prévus.
Au titre des modifications proposées par le Gouvernement, le V ne prévoit désormais plus qu'une comptabilisation en capitaux propres pour la dotation.
La mention des encours de dette pris en compte est également supprimée du 2° du VI . À ce VI, à l'initiative de M. Mesnier, la publication des modalités retenues par l'ARS pour la détermination du montant de la dotation est ajoutée aux éléments devant être précisés par décret en Conseil d'État.
B. Une réécriture de la finalité des dotations assurées par la CADES
Le VII est enfin remplacé par une rédaction nouvelle du C du II septies de l'article 4 de l'ordonnance de 1996.
Aux termes de la nouvelle rédaction, les dotations de l'Assurance maladie aux établissements ne visent plus à couvrir « des échéances des emprunts contractés au 31 décembre 2019 » mais à la couverture d'un « soutien exceptionnel (...) au titre du désendettement pour favoriser les investissements ».
III - La position de la commission : un rejet du dispositif au regard de sa nature et de ses intentions
A. Un rejet réaffirmé du dispositif
Lors de l'examen de la loi relative à la dette sociale et à l'autonomie à l'été 2020, le Sénat avait supprimé les dispositions relatives à la reprise de la dette hospitalière .
La commission avait en effet considéré que cette dette était pour l'essentiel le fait de plans d'investissements d'initiative gouvernementale , à visée principalement immobilière , dont la Cnam n'avait pas à assurer le financement et qui ne relevaient pas de la « dette sociale » .
La commission s'interrogeait en conséquence sur la formulation retenue dans la rédaction initiale concernant les encours de dettes qui « se rapportent au seul champ sanitaire hors unités de soins de longue durée », supprimée par l'amendement du Gouvernement.
Si la reprise de la dette des établissements du service public hospitalier ne pose pas de problème de principe à la commission, c'est bien le moyen choisi qui est refusé. La commission rejette le principe de transfert à la Cades d'une « dette future », créée à la charge de la Cnam par le législateur pour cette reprise. La Cades se trouve ici à financer directement une dotation aux hôpitaux quand elle a la charge de la seule dette sociale.
Le rétablissement de meilleures capacités de financement des hôpitaux est une nécessité , afin de permettre à ceux-ci de réaliser les investissements nécessaires à leur bon fonctionnement.
La commission des affaires sociales renouvelle ici la position déjà exprimée dans ses récents rapports : la reprise d'une partie de la dette hospitalière doit se faire par le biais de crédits budgétaires et non alourdir les déficits sociaux.
Le dispositif retenu par le Gouvernement dans la loi du 7 août 2020 comme sa mise en oeuvre proposée remettent en cause le bon amortissement de la dette transférée à la Cades, réalisé conformément aux dispositions organiques au moyen des ressources affectées. Surtout, ce transfert non justifié prive la sécurité sociale d'une partie de ces mêmes ressources et, à ce titre, porte atteinte à l''objectif de valeur constitutionnelle d'équilibre financier de la sécurité sociale .
B. Un dévoiement de l'intention d'une reprise de la dette : une nouvelle dette chasse l'ancienne
1. Une reprise de dette sous forme de remplacement de dette
La commission craint que le dispositif proposé n'apporte pas une réponse solide au désendettement des hôpitaux.
En effet, cette reprise visait à au rétablissement des capacités d'autofinancement des hôpitaux , et ainsi à leur permettre d'améliorer leurs investissements du quotidien. Cependant, l'objectif décrit autour du présent article est bien de favoriser de nouveaux investissements structurants .
Les 13 milliards de reprise de dette, qui avaient été annoncés en décembre 2019, sont ainsi aujourd'hui présentés comme faisant partie de la « relance de l'investissement » décidée à l'issue du Ségur de la santé à hauteur de 19 milliards d'euros.
En cela, il est difficile de penser que la capacité d'autofinancement des hôpitaux en sortira améliorée : à une dette passée viendra se substituer une nouvelle dette . Alors que la reprise visait à gommer l'héritage d'endettement des plans gouvernementaux passés, la commission refuse qu'elle se transforme en un seul renouvellement de dettes.
2. Une nouvelle rédaction qui oublie même l'intention de reprise
a) Une réécriture aux objectifs mal identifiés
La rédaction retenue par l'Assemblée nationale, à l'initiative du Gouvernement renforce le caractère illisible du dispositif proposé, au prétexte d'une simplification et d'une accélération de sa mise en oeuvre .
Le Gouvernement indique ainsi que « l'amendement proposé vise à orienter plus nettement la mesure vers le soutien à l'investissement et à la transformation de l'offre en redonnant aux établissements les marges financières nécessaires par le versement d'aides en capital destinées à financer tant les projets structurants, que l'investissement du quotidien ».
Alors que les encours de dettes ne sont plus pris en compte pour déterminer les dotations, la volonté de proportionner les dotations aux besoins liés aux encours en sort affaiblie . En ce sens, la garantie de conformité au droit de l'Union européenne en matière d'aide d'État ne paraît plus aussi solidement assurée.
La modification des règles d'imputation comptable de cette dotation interroge sur la finalité de cet amendement . En effet, le texte prévoit désormais une inscription au bilan de la Cnam des transferts de la Cades et une constatation progressive au compte de résultat. En cela, la modification apparaît davantage comme une justification de la place du dispositif en loi de financement qu'un souci de bonnes règles comptables.
b) Une modification précipitée d'une loi tout juste adoptée
Dans l'amendement adopté, le Gouvernement a également choisi de signer ce louvoiement par la modification qu'il propose de l'ordonnance de 1996. Moins de trois mois après l'adoption de la loi relative à la dette sociale et à l'autonomie qui a rédigé ce C du II septies rétabli, le Gouvernement propose une réécriture à la pertinence douteuse. De telles dispositions n'ont pas vocation à être réécrites au gré des réorientations soudaines : cet amendement signe le manque de précision et de calibrage qui a présidé à la rédaction de la loi du 7 août en matière de reprise de dette.
Aussi, vouloir mélanger l'investissement et le désendettement comme le fait ici le Gouvernement constitue, pour la commission, le meilleur moyen de ne réussir ni le premier, ni le second. Et ce alors que le service public hospitalier a besoin d'un dispositif clair, solide, réfléchi.
Pour toutes ces raisons, la commission vous demande de supprimer cet article.
Article 28
Ajustements
à la réforme du financement des établissements de
santé
Cet article introduit une participation forfaitaire de l'assuré pour tout passage aux urgences non suivi d'une hospitalisation, ajuste la réforme du financement des urgences votée en LFSS 2020 et procède, dans le contexte de la crise sanitaire, au report de diverses réformes (report d'un an de la réforme du ticket modérateur en psychiatrie et en soins de suite et réadaptation, adaptation de la période de transition vers le modèle de financement des activités de SSR, prolongement des expérimentations dans le champ des transports sanitaires urgents...).
La commission vous demande d'adopter cet article sans modification.
I - Un ensemble disparate d'ajustements et de reports de réformes impactant le financement des établissements de santé
A. Des ajustements à la réforme du financement des services d'urgence (I et VII) pour accroître la visibilité de la participation des patients et réduire les inégalités territoriales
L'article 36 de la LFSS pour 2020 65 ( * ) a engagé une réforme du mode de financement des services d'urgence dont l'entrée en vigueur est prévue au 1 er janvier 2021. Celle-ci substitue à un financement essentiellement lié à l'activité 66 ( * ) un mode de financement mixte combinant 67 ( * ) :
- une dotation populationnelle qui devrait représenter entre 55 et 60 % du financement d'après les discussions engagées avec les acteurs ;
- des recettes liées à l'activité qui représenteraient de 38 à 43 % du financement et incluraient le principe d'une modulation selon l'intensité des prises en charge sous la forme notamment de forfaits liés à l'âge ;
- enfin, une dotation liée à la qualité et à l'organisation des prises en charge, distincte de la dotation IFAQ, pour les 2 % restants.
Le I apporte deux principaux ajustements à cette réforme, applicables à compter du 1 er janvier 2021 ( VII ).
1. L'introduction d'une participation forfaitaire de l'assuré pour tout passage non suivi d'une hospitalisation (« forfait patient urgences »)
• Le 1° du A introduit à l'article L. 160-13 du code de la sécurité sociale le principe d'une participation forfaitaire de l'assuré - dont le montant serait fixé par arrêté après avis de l'Uncam et de l'Unocam - aux frais occasionnés par un passage aux urgences non suivi d'une hospitalisation au sein de l'établissement 68 ( * ) , dont les recettes viendraient abonder le financement de ces structures.
Cette participation se substituerait au ticket modérateur dont le montant est proportionnel au tarif des soins : celui-ci représente aujourd'hui 20 % du forfait « accueil et traitement des urgences » (fixé à 25 euros par passage) et 20 % des actes et consultations réalisés. Il est obligatoirement couvert par les contrats responsables d'assurance maladie complémentaire ou par la complémentaire santé solidaire, comme le serait la nouvelle participation forfaitaire.
D'après l'étude d'impact, l'objectif est de « faciliter la lisibilité, la facturation et le recouvrement » de cette participation de l'assuré, dont le montant serait connu du patient et de l'établissement quel que soit le niveau des soins. À l'heure actuelle, 33 % des factures - envoyées parfois plusieurs mois après un passage aux urgences - ne sont pas recouvrées dans les établissements publics et environ 20 % dans les établissements privés.
Le texte prévoit que le montant de la participation peut être modulé à la baisse en cas de maternité (article L. 160-9 du code de la sécurité sociale) ou d'affection longue durée (3° et 4° de l'article L. 160-14 du même code), pour les titulaires d'une pension d'invalidité (13° de l'article L. 160-14) ou d'une rente AT/MP (article L. 371-1). Sa suppression totale n'est envisagée que dans des cas ciblés : pour les victimes d'un acte de terrorisme (article L. 169-1), les soins consécutifs aux sévices subis par des mineurs pénalement réprimés (15° de l'article L. 160-14) ou encore en cas de « risque sanitaire grave et exceptionnel, notamment d'épidémie », imposant des mesures de protection de la santé publique (article L. 16-10-1 du même code). Ces possibilités d'exonération de la participation sont plus circonscrites que celles de droit commun énumérés à l'article L. 160-14 du code de la sécurité sociale, s'agissant notamment des femmes enceintes ou des patients en ALD pour les soins en lien avec l'affection.
• Le montant de la participation, renvoyé à un arrêté pris après avis de l'Uncam et de l'Unocam, serait de 18 euros environ d'après l'étude d'impact et de 8 euros en cas de minoration. Le montant moyen du ticket modérateur est de 18,85 euros dans le secteur public et privé non lucratif et 20,11 euros dans le secteur privé lucratif et, en considérant l'ensemble des patients (exonérés ou non), il est en 2019 de 15,3 euros par passage. D'après les indications de la DGOS, 10 % des patients se voient toutefois facturer à l'heure actuelle un reste à charge supérieur à 30 euros .
D'après l'étude d'impact, la réforme conduirait certes à élargir le nombre de patients devant s'acquitter d'une participation mais réduirait le reste à charge pour les patients en ALD , par une forme de mutualisation du risque. Les précisions apportées par DGOS montrent que lorsque le passage aux urgences n'est pas lié à l'ALD (ce qui représenterait plus de la moitié des passages pour ces assurés), ces patients se voient facturer un ticket modérateur de plus de 33 euros dans 10 % des cas. Le choix d'un montant réduit pour ces assurés permet de compenser le fait que la participation sera due quel que soit le motif du passage aux urgences.
Le Gouvernement estime, dans l'étude d'impact, que la « masse globale de participation » devrait rester constante « sans organiser de déport entre assurance maladie obligatoire et complémentaire », tandis que les organismes complémentaires demandent, en l'absence de réelle visibilité, à être associés aux estimations d'impact macroéconomique et microéconomique.
Pour mémoire, le montant du reste à charge global représente 257 millions d'euros en 2019 (tous secteurs confondus).
• Les E et F du I procèdent à des coordinations.
2. L'affichage explicite d'un objectif de réduction des inégalités de financement des services d'urgence
• Le B du I ajuste la rédaction de l'article L. 162-22-8-2 du code de la sécurité sociale introduit par l'article 36 de la LFSS pour 2020 :
- d'abord, pour préciser que le montant annuel de la dotation populationnelle allouée à chaque établissement est fixé par le directeur général de l'ARS, ce qui est cohérent avec l'échelle régionale envisagée pour la définition de ses critères d'attribution ( 1° ) ;
- ensuite, pour expliciter l'objectif de réduction progressive des inégalités dans l'allocation de ressources régionales dans la répartition de la dotation populationnelle entre régions ( 2° ). D'après les indications de la DGOS, cette inscription dans la loi vise à asseoir l'inscription d'une « trajectoire de réduction de ces inégalités » ( cf. tableau ci-après) au niveau réglementaire. Ces dispositions reprennent celles figurant à l'article L. 162-22-18 concernant le financement des activités de psychiatrie (article 34 de la LFSS pour 2020). Elles font écho à un enjeu dans la déclinaison des modalités de la réforme sur lequel la commission avait attiré l'attention lors des débats sur cet article dans le précédent PLFSS ;
- enfin, pour inscrire, par coordination, les recettes liées à la participation forfaitaire des assurés instauré par cet article au titre des sources de financement des services d'urgence ( 3° ).
D'après les indications transmises à la rapporteure, le rattrapage entre régions dans le financement des services d'urgence (dotation populationnelle), suivant les travaux d'un groupe de travail ad hoc , s'établit comme suit :
Rattrapage à opérer sur 5 ans dans le
financement des services d'urgences
selon les différentes
régions (en %)
|
Auvergne-Rhône-Alpes |
2 |
Île-de-France |
0 |
|
Bourgogne-Franche-Comté |
3 |
La Réunion |
4 |
|
Bretagne |
11 |
Martinique |
0 |
|
Centre-Val-de-Loire |
7 |
Normandie |
1 |
|
Corse |
0 |
Nouvelle Aquitaine |
9 |
|
Grand Est |
7 |
Occitanie |
0 |
|
Guadeloupe |
0 |
Pays de la Loire |
22 |
|
Guyane |
5 |
Provence-Alpes-Côte d'Azur |
0 |
|
Hauts-de-France |
0 |
Source : DGOS
• Les C à E du I procèdent à divers autres ajustements de cette même réforme. Il s'agit notamment de sortir les futurs forfaits dits « à l'activité » du champ d'application du coefficient prudentiel (puisqu'ils se substituent à des vecteurs de financement auquel ce coefficient ne s'appliquait pas) et du coefficient géographique (qui sera intégré dans la construction de la dotation populationnelle).
B. Le report de plusieurs réformes justifié par le contexte de crise sanitaire (II à VI)
1. Le report d'un an de la réforme du ticket modérateur en psychiatrie et SSR, se heurtant à des difficultés techniques
• L'article 35 de la loi de financement de la sécurité sociale pour 2020 a engagé une réforme du calcul de la participation des assurés aux frais d'hospitalisation (ou ticket modérateur) , dont de nombreuses études avaient montré le caractère complexe et inéquitable. Cette réforme, tout en maintenant le principe de « tarifs journaliers de prestations », les rationalise selon une nomenclature nationale , devant entrer en vigueur à compter du 1 er janvier 2021. Elle est applicable non seulement aux activités de médecine, de chirurgie, de gynécologie-obstétrique et d'odontologie mais également, et cela pour l'ensemble des établissements de santé publics ou privés, aux activités de psychiatrie et de soins de suite et réadaptation (SSR).
Le PLFSS reporte d'un an, au 1 er janvier 2022, le calendrier d'entrée en vigueur de cette réforme en psychiatrie et SSR ( 1° du C du II) en le déconnectant de la date de mise en oeuvre des réformes concernant le financement de ces activités, engagées pour la première par l'article 34 de la LFSS pour 2020 et pour la seconde par l'article 78 de la LFSS pour 2016 (modifié plusieurs fois depuis).
Par coordination et à titre transitoire, les anciennes modalités de participation du patient dans les établissements publics et privés exerçant des activités de SSR et de psychiatrie sont maintenues jusqu'au 31 décembre 2021 ( B et 3° du C du II ) et le début de la période transitoire ouverte par la LFSS pour 2020 afin de limiter les effets de cette réforme sur les recettes des établissements de santé est décalée en conséquence ( 2° du C ).
Ce report, qui ne concerne pas le champ MCO, est justifié non seulement par la crise sanitaire qui a ralenti les travaux et la concertation mais également par des difficultés techniques liées notamment à la difficulté à identifier les données d'activités dans le champ de la psychiatrie pour construire une grille de tarifs journaliers nationaux et rendent nécessaires des développements complémentaires des systèmes d'information.
2. Le prolongement d'un an des expérimentations dans le champ des transports sanitaires urgents
Le III prolonge d'un an, soit jusqu'au 1 er janvier 2022 (sur une période de dix ans), les expérimentations ouvertes par l'article 66 de la loi de financement de la sécurité sociale pour 2012 portant sur « les règles d'organisation et de financement des transports sanitaires urgents pré-hospitaliers réalisés à la demande du service d'aide médicale urgente, dans le but d'améliorer la qualité et l'efficience de l'offre de transports sanitaires urgents en région » et déployées dans sept départements 69 ( * ) . La LFSS pour 2020 70 ( * ) avait déjà prolongé d'un an cette phase d'expérimentation.
Parallèlement, une réforme des transports sanitaires urgents est en cours de déploiement, sur la base notamment l'avenant 8 à la convention nationale des transporteurs sanitaires privés signé le 20 mars 2017.
Il s'agit, d'après l'étude d'impact, d' « assurer la transition vers le nouveau système pour les sept territoires concernés, sans imposer le retour au système précédent pour les quelques mois avant l'entrée en vigueur de la réforme » , ce précédent système étant marqué par des « limites fortes » parmi lesquelles un manque de rentabilité pour les transporteurs.
Là aussi, la crise sanitaire a suspendu des discussions permettant d'assurer la transition dans de bonnes conditions.
3. L'adaptation de la période de transition vers le nouveau modèle de financement des activités de SSR
Le IV modifie les modalités de la transition vers le nouveau modèle de financement des activités de SSR, défini par la LFSS pour 2016 71 ( * ) .
La LFSS pour 2016 avait prévu un déploiement progressif jusqu'au 1 er mars 2022 dans le cadre d'un mécanisme de convergence destiné à lisser les effets de la réforme (coefficient de transition).
Les modalités de cette réforme ont depuis été ajustées à plusieurs reprises, conduisant notamment à repousser au 1 er mars 2026 la fin de cette convergence : la LFSS pour 2018 en a repoussé le calendrier, de même que l'article 34 de la LFSS pour 2020 qui a encore prolongé d'un an, jusqu'à fin 2020, les modalités transitoires de financement, en procédant par ailleurs à une révision du modèle cible.
Le I du IV reporte d'une année, à compter du 1 er janvier 2022, l'application du coefficient de transition et le restreint aux seules recettes issues de l'activité. D'après les indications de la DGOS, ce coefficient n'est plus nécessaire en 2021 du fait d'un mécanisme de sécurisation défini au cours du premier semestre 2020 et consistant, en 2021 , à financer les établissements de SSR par le versement d'acomptes mensuels représentant 100 % de leurs recettes historiques 72 ( * ) afin de neutraliser les impacts négatifs de la réforme pour tous les établissements. Il ne s'agit pas, pour le Gouvernement, d'un report de l'application du nouveau modèle de financement dont l'entrée en vigueur était prévue au 1 er janvier 2021, même si les modalités transitoires pour 2021 sont de facto sensiblement ajustées.
le II du IV apporte en outre une clarification quant à la période de dérogation de la facturation directe pour les établissements privés, qui s'étire jusqu'à fin février 2023.
4. Une transition vers le nouveau modèle de financement des hôpitaux de proximité
Dans le prolongement de la refonte du cadre juridique des hôpitaux de proximité par la loi du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé, l'article 33 de la LFSS pour 2020 a défini un nouveau modèle de financement mixte, sur la base d'une garantie pluriannuelle de financement de l'activité de médecine et d'une dotation de responsabilité territoriale.
• Un premier ajustement ponctuel porte sur la définition des critères sur la base desquels est déterminé le niveau de la garantie pluriannuelle : le 3° du A du II supprime la précision selon laquelle les besoins de santé de la population pris en compte sont ceux « définis par le projet régional de santé et ses déclinaisons territoriales » , apparue en pratique trop restrictive.
• Le VI ouvre en outre une disposition transitoire afin de permettre aux établissements labellisés « hôpitaux de proximité » sous l'égide de l'ancien modèle et qui ne répondraient pas au cadre défini par la loi du 24 juillet 2019 de continuer à bénéficier, pour l'année 2021, de l'ancien régime de financement dérogatoire issu de la LFSS pour 2015 .
Il s'agit d'accompagner le temps de montée en charge nécessaire pour que certains des 241 actuels hôpitaux de proximité répondent aux exigences du nouveau label, alors que la crise sanitaire a pu contribuer à retarder ces évolutions et la conclusion des partenariats nécessaires. Il faut aussi relever que les textes pris en application de la loi du 24 juillet 2019 comme de la LFSS pour 2020, notamment l'ordonnance sur les principes de la labellisation et le décret fixant les modalités précises du nouveau financement, ne devraient être publiés qu'en fin d'année.
Les estimations transmises à la rapporteure identifient une cible potentielle de 10 à 20 % des actuels hôpitaux de proximité susceptibles de bénéficier de cette mesure transitoire. La sécurisation de leurs recettes représente, d'après l'étude d'impact, une dépense estimée à 2 millions d'euros pour 2021.
5. Les autres ajustements et reports
• Les 2° et 4° du A du II tirent les conséquences des travaux engagés sur le virage ambulatoire, notamment de la création de groupements homogènes de séjour (GHS) dits « intermédiaires » pour les prises en charge coordonnées : cette évolution conduit à abroger l'article L. 162-22-6-1 du code de la sécurité sociale introduit par l'article 79 de la LFSS pour 2017, qui ouvrait la possibilité pour les établissements de santé, dans un nombre limité de pathologies dont le diabète ou l'insuffisance cardiaque grave, de facturer une prestation d'hospitalisation (« forfait prestation intermédiaire ») pour une prise en charge nécessitant l'intervention coordonnée de plusieurs professionnels de santé ou socio-éducatifs 73 ( * ) .
• Le A du V concerne la recentralisation de la politique de lutte contre la tuberculose engagée par l'article 57 de la LFSS pour 2020.
Sans revenir sur l'entrée en vigueur des nouvelles dispositions prévue le 1 er janvier 2020, la modification porte sur les mesures transitoires permettant de préserver la validité des conventions conclues par les départements avec l'État dont le terme est antérieur au 1 er septembre 2021 (au lieu du 1 er janvier 2021).
Pour les conventions s'achevant après cette date, les départements ne pourront poursuivre ces activités qu'après avoir obtenu de l'ARS une habilitation avant le 1 er mars 2021 (au lieu du 30 juin 2020).
• Le B du V concerne la réforme des CAQES (contrats d'amélioration de la qualité et de l'efficience des soins) engagée par l'article 64 de la LFSS pour 2020, qui a eu pour objet de simplifier la démarche de contractualisation entre les établissements de santé, les ARS et l'assurance maladie sur les actions menées en termes de pertinence des soins.
L'entrée en vigueur du nouveau modèle est reportée d'un an, au 1 er janvier 2022 . Les contrats conclus au cours de l'année 2021 se feront donc, comme le précise l'étude d'impact, sur la base de l'ancien modèle. D'après les précisions transmises à la rapporteure, l'année 2021 constituera dans ce cadre une phase de transition avec l'expérimentation de quatre premiers indicateurs nationaux 74 ( * ) par les établissements volontaires.
II - Les modifications introduites par l'Assemblée nationale
• Le report et des ajustements à la réforme de la participation des patients aux urgences (« forfait patients urgences »)
- À l'initiative de son rapporteur général, l'Assemblée nationale a modifié les conditions de minoration ou d'exonération de la participation forfaitaire des usagers aux urgences (« forfait patient urgences ») instituée par cet article. L'amendement maintient l'exonération dont bénéficient à l'heure actuelle les femmes enceintes à compter du 6 e mois de grossesse pour tous leurs soins (article L. 160-9 du code de la sécurité sociale) ainsi que les nouveau-nés , dans les 30 jours suivant leur naissance (11° de l'article L. 160-14). Il inscrit également les invalides de guerre dans le champ du forfait minoré, au même titre que les patients en ALD.
- Un amendement du Gouvernement , adopté avec l'avis favorable de la commission, reporte en outre au 1 er septembre 2021 (au lieu du 1 er janvier 2021) l'entrée en vigueur du « forfait patient urgences » afin de faciliter sa mise en oeuvre dans les établissements de santé (notamment pour les adaptations nécessaires en matière de facturation) et permettre dans l'intervalle la poursuite d'évolutions structurelles sur l'accès aux soins non programmés.
• L'ajustement des conditions d'entrée en vigueur de la réforme du reste à charge hospitalier engagée par la LFSS pour 2020
Un amendement du Gouvernement , adopté avec l'avis favorable de la commission, échelonne sur 3 ans la mise en oeuvre de la réforme du reste à charge hospitalier (tarif national journalier de prestations) engagée par l'article 35 de la LFSS pour 2020 et dont l'entrée en vigueur était prévue au 1 er janvier 2021 dans le champ MCO. En raison de son impact sur les revenus de certains établissements de santé, il met en place, du 1 er janvier 2021 au 31 décembre 2023, un « coefficient de transition » calculé pour chaque établissement de manière à lisser ces effets dans le temps, selon des modalités renvoyées à un décret en Conseil d'État.
Outre quatre amendements rédactionnels de son rapporteur général, l'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission : des mesures de report justifiées dans un contexte sanitaire qui met sous tension les établissements de santé
• La gestion de l'épidémie de covid-19 met sous tension extrême des établissements de santé déjà éprouvés avant la crise sanitaire . Dans ce contexte exceptionnel, les fédérations hospitalières entendues par la rapporteure ont estimé que le report de plusieurs réformes était opportun afin de laisser les professionnels travailler sereinement sans les contraindre à avancer à marche forcée sur des réformes qui nécessitent une pleine appropriation des acteurs.
• Les fédérations de l'hospitalisation privée auraient d'ailleurs souhaité aller plus loin, en sollicitant le report de la réforme du financement des activités de SSR ou de psychiatrie qui entreront en vigueur progressivement à compter de 2021, réformes a contrario fortement attendues du secteur public. Comme la commission l'a souligné lors de l'adoption de ces réformes, il est indispensable de garantir aux établissements une visibilité suffisante sur les ressources dont ils vont disposer , a fortiori dans la période actuelle traversée par de fortes incertitudes. En effet, comme l'a rappelé la FHP, l'écart entre les échelles tarifaires du public et du privé est de l'ordre de 1 à 3 à l'heure actuelle pour les activités de SSR. Le modèle transitoire de financement des SSR défini pour 2021 soulève des inquiétudes du secteur privé en l'absence de simulation ainsi que quant à sa capacité à prendre en compte l'innovation et les dynamiques d'activités.
La rapporteure interpellera le ministre sur ce point de vigilance, alors qu'Olivier Véran n'a pas écarté, lors des débats à l'Assemblée nationale, d' « accorder un délai supplémentaire de quelques mois à la mise en place d'une des réformes » pour l'un des secteurs après consultation des ARS.
• Quant au « forfait patient urgences », si la rapporteure reconnaît l'intérêt d'une forfaitisation de la participation des usagers pour améliorer la lisibilité et l'équité et simplifier les modalités de facturation, cette évolution essentiellement technique ne règlera en rien la question complexe des recours dits non justifiés aux services hospitaliers d'urgence , parfaitement analysée par la commission dans un rapport d'information 75 ( * ) et qui appelle notamment des actions structurelles et un soutien aux acteurs des territoires pour favoriser la prise en charge des soins non programmés en ville.
Sous le bénéfice de ces observations, la commission vous demande d'adopter cet article sans modification.
Article 28 bis
(nouveau)
Création d'une dotation mission d'intérêt
général (MIG)
pour le financement des dispositifs de prise en
charge
des femmes victimes de violences
Cet article, inséré par l'Assemblée nationale, vise à étendre les dotations MIGAC des établissements de santé au financement de dispositifs dédiés de prise en charge des femmes victimes de violence.
La commission vous demande d'adopter cet article sans modification.
I - La création d'une mission d'intérêt général dédiée à la prise en charge des femmes victimes de violences
Cet article est issu d'un amendement du Gouvernement adopté avec l'avis « très favorable » de la commission des affaires sociales.
Il modifie l'article L. 162-22-13 du code de la sécurité sociale afin d'étendre le champ de la dotation nationale de financement des missions d'intérêt général et d'aide à la contractualisation (MIGAC) 76 ( * ) des établissements de santé aux engagements en faveur de la mise en place de dispositifs dédiés de prise en charge des femmes victimes de violence.
L'objectif de la création d'une dotation MIG dédiée est, d'après l'exposé des motifs, de « soutenir le développement [de ces dispositifs] sur le territoire à la hauteur des besoins constatés » .
Cela reprend une préconisation d'un rapport de l'IGAS de 2017 qui constatait que « les situations prises en charge [à l'hôpital], qui nécessitent la mobilisation d'équipes pluridisciplinaires et se laissent difficilement standardiser, cadrent mal avec une tarification à l'activité ». La mission préconisait de donner aux structures hospitalières les moyens d'organiser ces prises en charge par l'identification de moyens budgétaires ad hoc , notamment en créant une MIG dédiée, afin de « garantir lisibilité, effectivité et pérennité au financement des actions » 77 ( * ) .
II - La position de la commission : une mesure qui devra s'accompagner d'une réelle sécurisation du financement des dispositifs dédiés
Alors que plus de 200 000 femmes sont chaque année victimes de violences, l'hôpital est un lieu important pour leur prise en charge, notamment au sein des services d'urgences et gynéco-obstétriques. Le soutien au développement de structures dédiées, à l'instar de la Maison des femmes à Saint-Denis, est un objectif pleinement partagé.
Cependant, la portée de cet article est de facto limitée en raison de l 'émiettement des dotations MIG : en 2019, la dotation d'un montant de 5,4 milliards d'euros 78 ( * ) , qui recouvre notamment les crédits des MERRI (missions d'enseignement, de recherche, d référence et d'innovation), est ventilée en 110 items aussi divers que le financement des structures mobiles d'urgence et de réanimation (SMUR), des centres de référence maladies rares, des centres de diagnostic prénatal, des équipes de cancérologie pédiatrique ou encore la rémunération des internes en stage hospitalier 79 ( * ) .
La nécessité d'une intervention du législateur est discutable : l'article L. 162-22-13 précise que la dotation MIGAC « participe (...) au financement des activités de soins dispensés à certaines populations spécifiques » 80 ( * ) , en renvoyant à un décret le soin de fixer « la liste des missions d'intérêt général et des activités de soins dispensés à certaines populations spécifiques susceptibles de donner lieu à l'attribution d'une dotation ». En pratique, la liste des MIG est fixée chaque année par un arrêté ministériel 81 ( * ) et leur périmètre est régulièrement révisé.
Pour autant, il apparaît souhaitable que les crédits nécessaires au financement de cet enjeu de santé publique soient sécurisés et ne soient pas mobilisés au détriment d'autres besoins tout aussi légitimes, tels que ceux relevant de la dotation MIG « précarité ».
La commission vous demande d'adopter cet article sans modification.
Article 28 ter
(nouveau)
Mise en place d'un dispositif de rescrit tarifaire pour
sécuriser
la prise en charge de moins d'une journée des
établissements de santé
Cet article, inséré par l'Assemblée nationale, vise à instaurer un rescrit tarifaire afin de sécuriser la tarification des prises en charge de moins d'une journée dans les établissements de santé.
La commission vous demande d'adopter cet article sans modification.
I - La création d'un dispositif de rescrit tarifaire inspiré du rescrit fiscal pour les courts séjours hospitaliers
Cet article est issu d'un amendement présenté par Philippe Vigier et des députés du Modem, adopté avec l'avis favorable de la commission et du Gouvernement. Il s'inscrit d'après ses auteurs « dans la démarche de consolidation du virage ambulatoire » .
Il crée un nouvel article L. 162-23-13-1 au sein du code de la sécurité sociale, à la suite de l'article présentant les sanctions financières dont sont passibles les établissements de santé en cas de manquement aux règles de facturation ou d'erreur de codage.
Le I ouvre la possibilité, inspirée du rescrit fiscal 82 ( * ) ou de celui concernant les cotisations Urssaf 83 ( * ) , à tout établissement de santé confronté à un différend d'interprétation des règles de facturation des prises en charge de moins d'une journée de solliciter une prise de position formelle de l'administration sur sa situation dont il peut ensuite se prévaloir en cas de contrôle.
Le II précise le délai dans lequel l'administration doit se prononcer (3 mois), le silence gardé au-delà de ce délai ne valant pas prise de position. Comme cela a été indiqué à la rapporteure, le rescrit en matière de cotisations sociales ne prévoit rien de même en cas de silence gardé, à la différence cependant du rescrit fiscal.
Le III précise que cette procédure ne peut être applicable lorsqu'un contrôle de la tarification à l'activité a été engagé sur le séjour concerné ou lorsque ce dernier fait l'objet d'un contentieux.
Le IV ouvre la possibilité de formuler une telle demande à une organisation nationale représentative des établissements de santé ou une société savante pour le nom et le compte d'un ou plusieurs établissements de santé. Il renvoie les modalités d'application de l'article à un décret.
II - La position de la commission : un élément de sécurisation des établissements de santé bienvenu quoique de portée limitée
Cet article inscrit dans la loi une procédure de rescrit tarifaire dont le principe a d'ores et déjà été introduit par une instruction ministérielle du 10 septembre 2020 84 ( * ) , parallèlement à la levée à compter du 1 er janvier 2021 du moratoire appliqué depuis 2017 aux contrôles par l'assurance maladie de la facturation des séjours de médecine en hôpital de jour.
Si la portée de cet article inscrivant cette procédure dans la loi est de fait limitée, cette procédure répond toutefois à des attentes des établissements de santé et à un besoin de sécuriser des interprétations sur des dossiers de facturation complexes. Il faut souhaiter que les moyens notamment humains qui y seront dédiés (les services ministériels ont indiqué que le recrutement d'un chargé de mission était en cours) suffisent à traiter le flux de demandes dans des délais raisonnables.
Sous réserve de ces observations, la commission vous demande d'adopter cet article sans modification.
Article 28 quater (nouveau)
Développement de l'autodialyse et de la
dialyse à domicile
Cet article, inséré par l'Assemblée nationale, vise à intégrer le développement de l'autodialyse et de la dialyse à domicile dans les indicateurs de qualité des soins.
La commission vous demande de supprimer cet article.
I - La définition d'un indicateur de qualité et sécurité des soins pris en compte dans la rémunération des établissements de santé
Cet article est issu d'un amendement présenté par Audrey Dufeu, Julien Borowczyk et Marc Delatte, membres du groupe La République en marche, à la suite de l'évaluation qu'ils ont conduite sur le financement forfaitaire de pathologies chroniques telles que l'insuffisance rénale. Il a été adopté contre l'avis défavorable de la commission (le rapporteur général s'y étant dit toutefois favorable à titre personnel) et avec l'avis favorable du Gouvernement sous réserve de « revoir la rédaction de l'amendement à la faveur de la navette parlementaire, pour le rendre parfaitement opérant » 85 ( * ) .
Il consiste à préciser, à l'article L. 162-23-15 du code de la sécurité sociale relatif à la dotation complémentaire d'incitation financière à l'amélioration de la qualité (IFAQ) allouée aux établissements de santé, que le développement de l'autodialyse et de la dialyse à domicile figure parmi les catégories d'indicateurs liés à la qualité et à la sécurité des soins pour lesquels un seuil minimal de résultats est requis. Pour rappel, en cas de non atteinte de ce seuil pendant trois années consécutives, l'établissement est exposé à une pénalité financière.
II - La position de la commission : une disposition qui n'a pas sa place dans la loi et un choix de prise en charge qui relève avant tout des patients
Les préoccupations des auteurs de l'amendement quant au développement insuffisant en France de l'autodialyse ou de la dialyse à domicile sont légitimes. En effet, plusieurs études mettent en avant le fait que ces pratiques participent d'une meilleure qualité de vie pour certains patients tout en présentant, comme l'a relevé la Cour des comptes, un coût moindre pour l'assurance maladie.
Cependant, pour la rapporteure, le recours à l'une ou l'autre de ces pratiques relève d'abord du colloque singulier entre le médecin et son patient : certains patients peuvent préférer le cadre plus rassurant de l'hôpital à une prise en charge à domicile. Alors que la loi a explicitement précisé que les indicateurs de qualité des soins pris en compte dans la dotation IFAQ doivent intégrer « les résultats et les expériences rapportés par les patients » , il paraît important de ne pas imposer par la loi de modèle unique.
De surcroît, la précision apportée ne relève manifestement pas du niveau législatif puisque l'article modifié renvoie à un décret la définition des catégories d'indicateurs et à un arrêté pris avant le 31 décembre de chaque année le soin de dresser la liste des indicateurs et de fixer les seuils minimaux de résultats requis pour certains d'entre eux.
Pour ces raisons, la commission a adopté l'amendement n° 164 de sa rapporteure de suppression de l'article.
La commission vous demande de supprimer cet article.
Article 28 quinquies
(nouveau)
Demande de rapport sur la mise en oeuvre de la réforme du
financement
des hôpitaux de proximité
Cet article, inséré par l'Assemblée nationale , est issu d'un amendement de Philippe Vigier et de députés du Modem (adopté contre l'avis défavorable de la commission et avec un avis de sagesse du Gouvernement). Il demande la remise, dans un délai de trois mois, d'un rapport au Parlement sur l'application de l'article 33 de la LFSS pour 2020 présentant l'état d'avancement de la mise en oeuvre du dispositif de financement des hôpitaux de proximité ainsi que celui de leur labellisation.
D'après les indications transmises à la rapporteure, l'ordonnance sur la labellisation des hôpitaux de proximité prise sur le fondement de la loi relative à l'organisation et à la transformation du système de santé devrait être publiée dans les prochaines semaines après avoir été concertée avec les acteurs concernés. Il en est de même du décret déclinant les modalités du nouveau mode de financement. Une autre ordonnance importante est par ailleurs attendue sur la gouvernance de ces établissements.
Si l'on peut regretter le calendrier de publication tardif de ces textes impacté par la crise sanitaire, pour une réforme qui entrera en vigueur progressivement à compter du 1 er janvier 2021, il sera un peu court dans un délai de trois mois d'en faire un bilan signifiant.
Quelle que soit l'importance du sujet et suivant sa position habituelle sur les demandes de rapport, la commission a adopté l'amendement n° 165 de sa rapporteure de suppression de l'article.
La commission vous demande de supprimer cet article.
Article
29
Expérimentation d'un modèle mixte
de financement des
activités de médecine
Cet article ouvre un droit d'option aux établissements de santé pour bénéficier d'une « dotation socle » se substituant au financement à l'activité et autorise dans un second temps une expérimentation pour cinq ans d'un nouveau modèle de financement mixte des activités hospitalières de médecine.
La commission vous demande d'adopter cet article modifié par l'amendement qu'elle a adopté.
I - Une évolution en deux temps vers un nouveau modèle de financement des activités hospitalières de médecine, pour sortir du « tout T2A »
Cet article porte la traduction législative d'une mesure inscrite dans les conclusions du Ségur de la santé en juillet 2020 et visant, dans le prolongement des travaux de la task force sur le financement du système de santé pilotée par Jean-Marc Aubert, à « accélérer la réduction de la part de T2A » : cette mesure consiste à « mettre en oeuvre sur les territoires et pour les établissements qui le souhaitent une expérimentation d'un nouveau modèle mixte de financement des activités hospitalières de médecine : une part fondée sur les besoins de santé des populations du territoire (dotation populationnelle) complétée d'une part à l'activité et à la qualité des soins. » 86 ( * )
Pour l'étude d'impact, l'objectif final est double : il s'agit d'une part d'assurer une plus grande stabilité du financement des établissements de santé et d'autre part de tempérer le financement à l'activité d'une reconnaissance de la responsabilité populationnelle de ces établissements.
L'évolution proposée s'articule en deux étapes .
Le I ouvre d'abord un droit d'option aux établissements de santé publics et privés 87 ( * ) , sur la base du volontariat . À compter du 1 er janvier 2021, ceux-ci auront la possibilité de bénéficier, pour la durée de l'expérimentation prévue au II soit au total 6 ans, d'une « dotation socle » pour leur activité de médecine qui devrait se substituer à une partie des recettes facturées à l'activité. Cette part, d'après les indications transmises par la DGOS, pourrait être de l'ordre de 20 % sans toutefois que cela soit encore arrêté. Un coefficient de minoration proportionnel au poids de la dotation socle se verrait appliquer aux recettes T2A qui resteraient versées mensuellement.
Le montant de cette dotation serait fondé sur un pourcentage de la valorisation de l'activité de médecine réalisée « l'année précédente » par chaque établissement concerné, selon des modalités renvoyées à un décret.
L'impact financier pour l'assurance maladie est considéré nul dans la mesure où cette dotation viendrait en substitution de la tarification à l'activité. Il ne le serait pas tout à fait cependant si les établissements de santé optant pour cette dotation socle sont majoritairement ceux qui connaissent une dynamique à la baisse de leur activité de médecine.
Le II prévoit, dans un second temps, une expérimentation pour 5 ans, auprès des établissements de santé publics et privés volontaires, d'un mode de financement mixte des activités de médecine incluant :
- une dotation reposant sur des « caractéristiques populationnelles » , dont les critères, qu'ils soient liés aux caractéristiques de la population (âge, taux d'ALD, précarité...) ou du territoire (densité des offres de soins de ville et hospitaliers...) restent à ce stade à déterminer ;
- un paiement à l'activité et à l'acte ;
- un financement à la qualité, dont l'étude d'impact indique qu'il serait attribué « en fonction des résultats obtenus par apport à des indicateurs territoriaux permettant d'apprécier la coordination des acteurs et la prise en charge globale des patients » , sans préciser toutefois explicitement s'il serait distinct ou non de la dotation IFAQ même si l'orientation des services ministériels serait de définir un financement ad hoc sur la base de critères spécifiques, à l'instar de ce que prévoit la réforme du financement des services d'urgence.
Cette expérimentation, pour laquelle plusieurs dérogations aux dispositions du code de la sécurité sociale (concernant les règles de financement des établissements de santé, de facturation et de tarification ainsi que de paiement direct des honoraires par le patient) sont possibles, serait engagée après que ses modalités en auront été précisées par un décret en Conseil d'État et au plus tard le 1 er janvier 2022 .
Les modalités d'entrée et de sortie dans le dispositif, de détermination de la dotation socle, de mise en oeuvre de l'expérimentation et d'évaluation de celle-ci sont renvoyées à un décret en Conseil d'Etat et la remise d'un rapport au Parlement est prévue avant le 30 juin 2026 c'est-à-dire six mois avant son échéance.
Le III précise l' articulation entre les I et II : pour les établissements de santé décidant de participer à l'expérimentation prévue au II, la « dotation reposant sur des caractéristiques populationnelles » se substituerait à la « dotation socle » mentionnée au I, sans toutefois que la participation à l'expérimentation soit conditionnée à l'exercice du droit d'option prévu au I.
Inversement, les établissements qui auront opté pour la dotation socle dès 2021 ne seront pas contraints de « basculer » vers l'expérimentation, même si l'objectif est de les y accompagner. 3 millions d'euros sur deux ans (dont un million en 2021) sont prévus pour accompagner l'entrée dans l'expérimentation.
Concrètement, comme la DGOS l'a indiqué à la rapporteure, le principe d'une dotation « socle » repose sur une « mécanique » plus simple et plus rapide à mettre en place que la dotation « populationnelle », ce qui permet de proposer dès 2021 aux établissements qui le souhaitent un dispositif pour desserrer la pression du financement à l'activité.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article modifié par quatre amendements rédactionnels de son rapporteur général .
III - La position de la commission : repousser le vote de l'expérimentation pour disposer d'une meilleure visibilité sur ses contours et son impact
La commission des affaires sociales partage l'ambition de diversifier le financement des activités hospitalières pour sécuriser les établissements de santé, valoriser la pertinence et la qualité des prises en charge tout en tenant mieux compte des besoins populationnels du territoire.
S'il répond à une ambition légitime, le dispositif proposé manque cependant à la fois de clarté et d'ambition .
Ses contours (par exemple le périmètre des activités de médecine concernées 88 ( * ) , l'équilibre entre dotation et financement à l'activité, la part et les modalités du financement à la qualité, les « caractéristiques populationnelles » prises en compte, etc.) demeurent à ce stade extrêmement imprécis. L'étude d'impact envisage en effet un « travail de co-construction initié en 2021 associant l'ensemble des parties prenantes » , ce qui en soi est parfaitement opportun mais laisse en suspens, dans l'attente, les réponses à l'ensemble des interrogations soulevées par ce dispositif .
En outre, comme l'a notamment regretté la fédération hospitalière de France, la portée de l'expérimentation est toute relative puisqu'elle concernerait la seule prise en charge hospitalière, écartant les autres acteurs impliqués dans les parcours des patients et partageant la même responsabilité populationnelle (professionnels de santé libéraux, structures ambulatoires, champ médico-social).
Elle se superpose par ailleurs à d'autres dispositifs dont le bilan n'est pas encore fait et avec lesquels l'articulation reste à définir, comme la rémunération forfaitaire pour la prise en charge hospitalière des pathologies chroniques introduite par la LFSS pour 2019 qui partage les mêmes objectifs de qualité et de pertinence des soins, c'est-à-dire notamment « d'inciter à des prises en charge ambulatoires en lieu et place des prises en charge en hospitalisation complète » . Or l'extension de cette rémunération forfaitaire aux soins de ville que la commission avait appelée de ses voeux n'est pas encore d'actualité.
Pour ces différentes raisons, la commission a adopté l'amendement n° 166 de sa rapporteure supprimant l'expérimentation dont la mise en oeuvre n'était pas envisageable de facto avant 2022. Le bilan qui pourra être fait, dans un premier temps, de la « dotation socle » sera un indicateur utile pour se prononcer, dans le prochain PLFSS, sur les contours plus précis de l'expérimentation et apprécier l'attractivité du dispositif et donc son potentiel impact financier qui reste très incertain à ce stade.
Le contexte sanitaire et les bouleversements qu'il induit sur les activités des établissements de santé sont peu propices à des « bricolages » ; ils rendent indispensable de sécuriser leur financement sans toutefois porter atteinte à l'innovation et aux dynamiques d'activités territoriales.
L'amendement propose en outre d'adapter les modalités de la dotation socle :
- d'une part, pour éviter que l'année 2020, en raison de son caractère exceptionnel, serve de référence au moins unique à son calcul ;
- d'autre part, pour introduire une évaluation sur la base notamment d'indicateurs liés à la pertinence et à la qualité des prises en charge ainsi qu'à la coordination ville-hôpital-médico-social, critères essentiels à la prise en charge des patients chroniques et âgés particulièrement visée. Les résultats sur ces indicateurs pourraient conduire à moduler le montant de la dotation socle.
La commission vous demande d'adopter cet article ainsi modifié.
Article
30
Pérennisation et développement des maisons de naissance
Cet article pérennise les maisons de naissance autorisées en 2013 à titre expérimental et offrant aux femmes enceintes un cadre de prise en charge moins médicalisé pour le suivi de leur grossesse et l'accouchement, sous la responsabilité de sages-femmes.
La commission vous demande d'adopter cet article sans modification.
I - Passer du cadre expérimental à un statut juridique pérenne pour le développement des maisons de naissance
A. Un modèle qui répond à des attentes sociétales d'une prise en charge alternative et moins médicalisée de la grossesse
1. Qu'est-ce qu'une maison de naissance ? Les conditions de l'expérimentation
Envisagée dès le plan périnatalité 2005-2007, l'expérimentation des maisons de naissance a été autorisée en 2013, après un parcours législatif chaotique, via le vote d'une proposition de loi sénatoriale 89 ( * ) .
La loi du 6 décembre 2013 90 ( * ) a défini une « maison de naissance » comme une structure où des sages-femmes réalisent l'accouchement des femmes enceintes dont elles ont réalisé le suivi de grossesse , dans la limite des compétences qui sont attribuées par la loi à ces professionnels médicaux.
Juridiquement distincte des services hospitaliers de maternité, la maison de naissance doit être contiguë à l'un de ces services avec lequel elle passe obligatoirement une convention, garantissant un accès direct aménagé pour un transfert rapide des parturientes en cas de complication.
Plus précisément, les maisons de naissance sont gérées exclusivement par des sages-femmes, sous un statut associatif. Elles proposent aux femmes ne présentant pas de risque médical particulier un accompagnement global par une sage-femme référente pour y accoucher « naturellement », c'est-à-dire par voie basse, sans césarienne ni péridurale. Pendant l'accouchement, la sage-femme prend en charge une seule parturiente ; elle est secondée par une sage-femme d'appui. La maison de naissance propose une prise en charge en ambulatoire, sans hébergement : les parents rentrent chez eux dans les heures qui suivent la naissance, avec un suivi à domicile pendant les six semaines suivantes.
Elles sont distinctes, quoique complémentaires, des filières dites « physiologiques » intégrées aux prises en charge hospitalières.
Les modalités de l'expérimentation ont été précisées :
- par le cahier des charges établi par la Haute Autorité de santé (HAS) et publié en septembre 2014. Le projet des maisons de naissance doit se conformer à ces recommandations, encadrant notamment les critères d'éligibilité des femmes suivies dans ces structures, leurs modalités d'organisation et de fonctionnement ainsi que les conditions de prise en charge des femmes et nouveau-nés avant, pendant et après l'accouchement ;
- par le décret du 30 juillet 2015 91 ( * ) qui a précisé les missions des maisons des maisons de naissance, le contenu de la convention passée avec la maternité de l'établissement de santé dont elle est contiguë ou encore les modalités d'information des femmes prises en charge comme les modalités de recueil de leur consentement à participer à ce dispositif expérimental.
La liste des maisons de naissance autorisées à fonctionner, initialement pour une durée de cinq ans , a été fixée par l' arrêté du 23 novembre 2015 . Sur les neuf maisons de naissance autorisées par cet arrêté 92 ( * ) , huit ont effectivement démarré leur activité , dont deux dans les outre-mer , entre 2016 pour les premières et mars-avril 2017 pour les trois structures les plus récentes.
Les maisons de naissance en fonctionnement
|
Maison de naissance |
Localisation |
Maternité partenaire |
|
CALM - Comme à la maison |
Paris |
Maternité des Bluets |
|
Doumaia |
Castres (Tarn) |
CH Castres |
|
La Maison |
Grenoble (Isère) |
Maternité mutualiste
|
|
Le Temps de naître |
Baie-Mahault (Guadeloupe) |
Clinique des eaux claires |
|
Joie de naître |
Saint-Paul (La Réunion) |
CH Ouest Réunion |
|
Premières heures au monde |
Bourgoin-Jallieu (Isère) |
CH Pierre Oudot |
|
Manala |
Sélestat (Bas-Rhin) |
CH Sélestat |
|
Un Nid pour naître |
Nancy (Meurthe-et-Moselle) |
CHU Nancy |
L'article 22 de la loi du 17 juin 2020 93 ( * ) a prolongé d'un an l'expérimentation , soit jusqu'au 23 novembre 2021, de manière à donner la visibilité nécessaire aux sages-femmes exerçant dans ces structures comme aux futurs parents envisageant d'être pris en charge en leur sein.
Le Sénat devait en effet examiner, en avril 2020, une proposition de loi de notre collègue Bernard Jomier visant à pérenniser et généraliser les maisons de naissance au terme de l'expérimentation prévu le 23 novembre 2020. Le contexte sanitaire n'a pas rendu cet examen possible.
2. Un bilan globalement positif en termes de qualité et de sécurité des prises en charge, en dépit de points de vigilance
En application de la loi de 2013 précitée, le Gouvernement a remis au Parlement un rapport d'évaluation de l'expérimentation en vue de sa pérennisation daté de janvier 2020 mais transmis ultérieurement à l'été 2020.
Ce rapport s'appuie sur deux évaluations conduites indépendamment : une évaluation sous l'angle de la qualité des soins , établie par un groupe de recherche indépendant piloté par Anne Chantry (Inserm) 94 ( * ) et une évaluation médico-économique conduite par un cabinet et datée du 19 décembre 2019.
Si l'activité demeure confidentielle - les maisons de naissance ont réalisé plus de 1 700 accouchements sur la période 2016-2019 , représentant, en 2018, moins de 0,1 % des naissances vivantes en France -, le bilan relève une dynamique dans les demandes d'inscription qui augmentent dans l'ensemble des structures.
En termes de sécurité, le rapport conduit à écarter tout « sur risque évident » lié à la prise en charge en maison de naissance, conformément à la littérature internationale : « aucun résultat de l'expérimentation ne conduit à considérer que la sécurité des parturientes et des nouveau-nés est insuffisamment assurée dans ce modèle de prise en charge » .
Les complications maternelles observées se sont situées à des taux très faibles : l'hémorragie sévère du post-partum a ainsi concerné, pour l'année 2018 étudiée par l'Inserm, 1,4 % des femmes accompagnées en maison de naissance, contre 1,8% en population générale. S'agissant des nouveau-nés, 6,2 % entre eux ont nécessité un transfert en maternité ou néonatalogie, contre 9,9 % pour ceux nés dans un service de maternité.
L'étude de l'Inserm met en avant un taux de transfert cumulé relativement important - 44% - en pre, per et post partum mais jugé globalement conforme aux expériences étrangères 95 ( * ) . Il concerne d'abord des réorientations liées à l'apparition, au cours du suivi, d'éléments de complexité. Pendant le travail, 22 % des femmes (soit 143 sur 649 femmes prises en charge en 2018) ont été transférées pour accoucher dans les maternités partenaires. En post partum , les transferts concernent en moyenne 6 % des femmes, ce taux s'échelonnant entre 2 et 21 % selon les structures.
Le rapport au Parlement souligne que l'organisation de ces transferts demeure un « point d'attention » dans la mesure où ils ont donné lieu à plusieurs évènements indésirables, soulignant l' « impératif de collaboration » avec la maternité partenaire. Pour les représentantes du collectif des maisons de naissance, ce taux de transfert - notamment en per partum - témoigne du suivi sécurisé entourant les femmes.
S'agissant du modèle économique, l'évaluation est plus critique en considérant que « les modalités de financement mises en oeuvre au cours de l'expérimentation [cf. encadré suivant] ne sont pas à même d'assurer la soutenabilité organisationnelle et financière des structures dans la durée et devront être repensées en cas de pérennisation du dispositif ».
Les conditions de financement de l'expérimentation
Les maisons de naissance ont bénéficié :
- d'une part, de la facturation à l'assurance maladie des actes de la nomenclature (consultations, accouchement) selon les modalités de droit commun par les sages-femmes libérales y exerçant, avec d'éventuels dépassements d'honoraires à la charge des parturientes ;
- d'autre part, d'un financement forfaitaire issu du fonds d'intervention régional (FIR), permettant de couvrir les frais de fonctionnement non couverts par les tarifs (locaux, frais généraux, astreintes...). L'enveloppe, évaluée initialement à 150 000 euros par site expérimentateur, est fixée à 1 71 111 euros par maison de naissance (la différence ayant visé à couvrir une partie des frais d'assurance des sages-femmes pour leur activité d'accouchement).
Au total, 5,5 millions d'euros ont été versés par les principaux payeurs (assurance maladie, ARS via le FIR et parturientes) aux maisons de naissance et aux sages-femmes y exerçant pendant la période de l'expérimentation.
Le rapport au Parlement estime que ce financement n'est pas suffisamment incitatif à l'activité , les recettes d'assurance maladie ne couvrant pas l'intégralité des coûts liée à la prise en charge d'une patiente supplémentaire. En outre, il ne permet pas de couvrir certaines charges importantes telles que les astreintes des sages-femmes.
D'après l'étude médico-économique précitée conduite par un cabinet extérieur, un accouchement en maison de naissance, en incluant le suivi à domicile les trois jours suivants, représente un coût évalué à 2 129 euros , de 12 % supérieur au GHM « accouchement unique par voie basse chez une primipare, de très courte durée » (1 448 euros), mais de 45 % inférieur à celui du GHM - encore le plus fréquent en dépit de la tendance à la réduction de la durée des séjours 96 ( * ) - « accouchement unique par voie basse chez une primipare sans complication significative » (3 336 euros). Ce coût est évalué à environ 3 060 euros en incluant le parcours complet incluant la préparation à la naissance. En revanche, cette étude n'a pu évaluer le coût des accouchements ayant nécessité un transfert en maternité alors qu'elle précise qu'il s'agit d'un « coût induit important » qui doit être calculé.
B. Le cadre proposé pour la pérennisation des maisons de naissance prolonge globalement les conditions de l'expérimentation
• Cet article ( I ) insère un nouveau chapitre au sein du code de la santé publique, constitué de 6 articles.
Ces articles définissent d'abord ( L. 6323-4 ) les maisons de naissance en reprenant plusieurs éléments de la loi de 2013 :
- la responsabilité des sages-femmes, au sein de ces structures, dans le suivi de grossesse et la réalisation de l'accouchement ;
- l'exigence de contigüité avec un établissement de santé disposant d'un service de maternité ;
- le conventionnement entre la maison de naissance et cet établissement de santé pour prévoir notamment les modalités de « transfert rapide » des parturientes et nouveau-nés en cas de nécessité.
Aujourd'hui essentiellement sous statut associatif, ces structures pourraient être créées par des sages-femmes ou un organisme à but non lucratif, ainsi que par un groupement d'intérêt public (GIP), un groupement d'intérêt économique (GIE) ou un groupement de coopération sanitaire (GCS). Est explicitement exclue la création et la gestion d'une maison de naissance par un établissement de santé ( L. 6323-4-1 ).
D'après les précisions apportées à la rapporteure, il s'agit de bien distinguer les maisons de naissance comme des structures de prise en charge en dehors du cadre hospitalier. Toutefois, des coopérations avec les établissements de santé publics et privés seront possibles dans le cadre de GCS ou GIP.
L'autorisation de chaque structure est confiée au directeur général de l'ARS ( L. 6323-4-3 ). Elle est accordée pour une durée de 7 ans renouvelable, sous réserve que « le projet répond[e] aux besoins de la population ». Il s'agit d'inscrire ces structures en cohérence avec l'offre de soins présente, notamment en vue de prévenir les effets de concurrence.
Pour garantir la sécurité des prises en charge, les conditions de fonctionnement sont encadrées par un décret et la prise en charge se fait conformément à des recommandations de bonnes pratiques de la HAS ( L. 6323-4-4 ). Suivant les dispositions applicables aux centres de santé, tout manquement compromettant la qualité et la sécurité des soins ou tout constat d'abus ou de fraude enclencherait une procédure contradictoire pouvant aboutir à la suspension de l'activité voire à la fermeture de la structure ( L. 6323-4-5 ).
• Les II et III procèdent à diverses coordinations .
Celles-ci prévoient notamment la possibilité pour les maisons de naissance, à l'instar des centres et maisons de santé, de conclure des « contrats pluriannuels d'objectifs et de moyens » avec les ARS, permettant de bénéficier de financements du FIR ( 2° et 3° du II ).
Le principe de la prise en charge par l'assurance maladie des actes ou prestations réalisées en maison de naissance par un professionnel de santé est par ailleurs inscrit au sein du code de la sécurité sociale ( III ).
Cependant, comme cela a été précisé à la rapporteure par la DGOS, le Gouvernement envisage dans un premier temps de reconduire à l'identique le financement des maisons de naissance par le FIR , soit à hauteur de 170 000 euros environ par structure et par an, pour couvrir leurs frais de fonctionnement. Cette solution dite d'amorçage pourrait évoluer « à l'horizon 2023 » dans le cadre du projet de réforme du financement des activités d'obstétrique qui pourrait aboutir à un système de financement forfaitaire des parcours de grossesse.
• Le IV fixe l' entrée en vigueur du statut juridique des maisons de naissance au plus tard au 1 er novembre 2021 , tandis que l'expérimentation prend fin le 23 novembre 2021, en prévoyant une disposition transitoire afin de sécuriser, pour les structures en fonctionnement, le passage du statut expérimental au cadre pérenne institué par ce projet de loi.
• Concernant l'impact financier de la réforme, l'étude d'impact cible en 2021 une économie d'environ 1 million d'euros pour l'assurance maladie en prenant comme base un différentiel de coût de 1 207 euros par accouchement entre le coût du GHM le plus fréquent (3 337 euros) et le coût estimé d'un accouchement en maison de naissance (2 129 euros). Ce calcul est toutefois contestable en ce qu'il se base sur une projection avec 20 maisons de naissance envisagées à terme contre 8 à l'heure actuelle, alors que les structures nouvelles ne se monteront pas toutes en 2021. La reconduction dans les mêmes conditions des financements des huit structures actuelles n'induira de facto aucun impact financier sur 2021 . Il se base en outre sur le différentiel de coût le plus favorable aux maisons de naissance, n'englobant pas le parcours complet d'accompagnement global à la naissance, alors que le rapport d'évaluation précité se montrait plus nuancé dans l'analyse des comparaisons financières.
II - Les modifications adoptées par l'Assemblée nationale
Outre trois amendements rédactionnels, l'Assemblée nationale, à l'initiative de son rapporteur général et avec l'avis favorable du Gouvernement, a précisé que la direction médicale des maisons de naissance est assurée par des sages-femmes suivant la pratique en vigueur dans le cadre de l'expérimentation. Elle a maintenu explicitement le portage de ces structures par un collectif de sages-femmes.
En outre, elle a adopté un amendement présenté par Aurore Bergé et les membres du groupe La République en marche, accepté par la commission comme par le Gouvernement, précisant que « les maisons de naissance s'inscrivent dans une offre de soins diversifiée pour assurer aux femmes le choix de l'accouchement le plus adapté à leurs besoins » .
Enfin, elle a adopté, contre l'avis défavorable de la commission, un amendement présentée par Hélène Vainqueur-Christophe et les membres du groupe Socialistes et apparentés 97 ( * ) , sous amendé par le Gouvernement, pour remplacer l'exigence de « contigüité » entre la maison de naissance et un service hospitalier de maternité par celle de « proximité immédiate » . Comme l'a indiqué Olivier Véran en séance publique en proposant de faire référence à la notion de proximité « immédiate », cela « réserve la possibilité d'inscrire dans l'arrêté ministériel, après discussion avec les partenaires, une obligation en termes de délais du transfert - je ne sais pas encore comment cela se traduira en pratique, peut-être deux ou trois minutes, mais cela doit aller très vite » .
III - La position de la commission : accompagner une mesure de pérennisation dont les contours financiers doivent encore être précisés
• L'initiative de pérenniser les maisons de naissance est bienvenue . Elle permet d'asseoir la place au sein de notre système de santé de structures qui ont trouvé leur public et répondent à une demande sociétale ; elle contribue à les sortir de l'incertitude liée au cadre expérimental en donnant la visibilité nécessaire aux sages-femmes y exerçant - qui ont souvent maintenu par sécurité une autre activité en parallèle - comme aux futurs parents. Si des représentants du corps médical affichent des réticences, les rapports d'évaluation ont montré, en termes de sécurité des prises en charge des femmes et nouveau-nés, des résultats globalement satisfaisants et comparables avec les expériences étrangères.
• Pour autant, la rapporteure regrette que ce temps d'expérimentation n'ait pas été mis à profit pour approfondir les modalités d'un financement pérenne des maisons de naissance ainsi que les conditions concrètes de leur fonctionnement , en réponse à des attentes exprimées par les représentantes du collectif des maisons de naissances (concernant par exemple la mise en place d'outils de coordination ou la place des usagers). Il est d'ailleurs étonnant que le volet financier, renvoyé à un calendrier ultérieur, soit à ce stade si peu étayé alors que l'article est inscrit précisément au sein d'un PLFSS . On peut dès lors s'interroger sur la justification de cet article en loi de financement de la sécurité sociale 98 ( * ) .
• Sous réserve de ces observations, la commission n'a pas souhaité faire obstacle à la pérennisation des structures existantes et à l'ouverture de nouvelles maisons de naissance .
La commission vous demande d'adopter cet article sans modification.
Article 31
Soutien au
développement des hôtels hospitaliers
Cet article propose de pérenniser le dispositif des hôtels hospitaliers qui permet d'offrir aux patients une prestation d'hébergement non médicalisé en amont ou en aval de leur prise en charge, lorsque leur état de santé le permet.
La commission vous demande d'adopter cet article sans modification.
I - Le dispositif envisagé : généraliser le développement des hôtels hospitaliers
A. Une expérimentation aux premiers résultats positifs malgré des difficultés de montée en charge pour les établissements
La loi de financement de la sécurité sociale pour 2015 a permis d'engager le déploiement, à titre expérimental pour une durée de trois ans, d' hôtels hospitaliers . Aux termes de l'article 53 de cette loi, il s'agit pour les établissements de santé de proposer à leurs patients une prestation d'hébergement temporaire et non médicalisé, en amont ou en aval de leur hospitalisation . Cette prestation peut être déléguée à un tiers par la voie d'une convention signée avec l'établissement.
Cette expérimentation a vocation à accompagner le virage ambulatoire des hôpitaux afin de réduire la durée de l'hospitalisation aux besoins médicaux des patients et recentrer ainsi les établissements sur la pratique des soins, en externalisant le cas échéant les prestations non médicalisées. Pour autant, elle permet d'offrir aux patients une prestation d'hébergement afin qu'ils ne soient pas contraints de regagner immédiatement leur domicile, notamment lorsqu'ils résident loin de l'établissement de santé.
La Haute autorité de santé a défini, dans un rapport rendu en novembre 2015, les critères d'éligibilité des patients à ces prestations d'hébergement 99 ( * ) . En outre, le décret du 12 décembre 2016 100 ( * ) a précisé les conditions de mise en oeuvre de cette expérimentation. La prestation doit être anticipée et programmée dans le parcours de soin du patient. Elle est proposée par l'équipe de soins qui doit recueillir le consentement exprès et éclairé du patient. La personne hébergée peut partager sa chambre avec un accompagnant ou, pour le patient mineur, avec deux accompagnants. Le décret précise en outre que l'expérimentation peut faire l'objet d'un financement par le fonds d'intervention régional (FIR).
Un appel à projets a ensuite été ouvert pour sélectionner les établissements hospitaliers qui allaient participer à l'expérimentation. L'arrêté du 2 février 2017 101 ( * ) a ainsi défini les modalités de candidature puis l'arrêté 6 juillet 2017 102 ( * ) a fixé la liste des établissements autorisés à proposer la prestation d'hébergement dite « hôtel hospitalier ». 41 sites ont été retenus pour participer à l'expérimentation, tous les statuts d'établissement et toutes les régions étant représentés. Les premières prestations d'hébergement ont donc pu être proposées aux patients plus de deux ans après l'autorisation législative, donnée pour trois ans, qui figurait dans la LFSS pour 2015. La poursuite de l'expérimentation a été permise par l'article 51 de la LFSS pour 2018.
Un rapport d'évaluation de l'expérimentation a été remis par le Gouvernement au Parlement au mois de juin 2020. Il s'appuie sur le retour d'expérience de 28 établissements, sur les 41 autorisés, qui ont participé à l'exercice d'évaluation de la période 2017-2018.
En pratique, une grande partie des établissements s'est appuyée sur des prestataires externes pour offrir la prestation d'hébergement, en majorité des hôtels commerciaux mais également des structures associatives du type « maison de patients ». Parmi les établissements ayant participé à l'évaluation, cinq ont choisi de développer la prestation en interne. Les tarifs de nuitée recensés se situent entre 30 euros et 110 euros, l'écart s'expliquant par le type de prestataire retenu et par la localisation des établissements hospitaliers. En matière de facturation, les établissements prennent à leur charge les frais de nuitée avec un reste à charge pour le patient nul ou limité au forfait journalier et aux prestations de restauration. L'âge moyen des patients accueillis se situe entre 50 et 65 ans et l'éloignement géographique est le premier motif de recours à la prestation, le second étant le caractère itératif des soins . La majorité des patients ayant eu recours à la prestation d'hébergement faisait l'objet d'une prise en charge hospitalière en ambulatoire ou de courte durée .
Il ressort de cette évaluation que le dispositif présente de nombreux avantages, tant pour les patients pour les établissements de santé . En effet, les établissements ont indiqué que le dispositif permettait principalement d'améliorer la qualité des soins en favorisant l'autonomie du patient, de fluidifier son parcours de soins, en réduisant la durée de l'hospitalisation, et d'optimiser l'organisation de l'établissement. Les patients semblent avoir été largement satisfaits du dispositif au regard des enquêtes de satisfaction réalisées dans les établissements, qui font état d'un taux de satisfaction de l'ordre de 90 % à 95 % dans leur majorité.
Néanmoins, la montée en charge du dispositif n'a pas atteint les objectifs fixés et s'est heurtée à quelques difficultés . Le rapport indique en effet que « le nombre de séjours et de nuitées d'hébergement est en-deçà des objectifs initialement fixés par les expérimentateurs. Le taux de réalisation des objectifs peut globalement être évalué autour de 30 %. » Il est néanmoins souligné que le nombre de nuitées a augmenté de 36 % entre 2017 et 2018 et que le nombre de séjours a presque doublé sur cette période. Par ailleurs, des difficultés sont apparues telles que la faible visibilité du dispositif chez les professionnels et le grand public, le modèle économique jugé peu incitatif, la mise en place logistique de la prestation dans le parcours du patients. Il ressort enfin du rapport d'évaluation que si les dotations du FIR ont permis d'accompagner les établissements dans le lancement de l'expérimentation, ceux-ci ont eu davantage de difficultés à maintenir un équilibre économique pour la montée charge du dispositif, à moins d'engager des transformations structurelles au sein des établissements.
B. Une généralisation du dispositif
Le I du présent article crée un nouvel article L. 6111-1-6 dans le code de la santé publique afin de généraliser le dispositif des hôtels hospitaliers. Le dispositif ainsi codifié est similaire à celui qui prévalait dans l'expérimentation ouverte par la LFSS pour 2015. Le dispositif d'hébergement non médicalisé pourra être mis en place par les établissements de santé en amont ou en aval d'un séjour hospitalier ou d'une séance de soins, pour des patients dont l'état de santé ne nécessite pas d'hébergement à l'hôpital. L'établissement pourra toujours déléguer cette prestation à un tiers par voie de convention.
Il est précisé que ce dispositif est applicable sans préjudice des dispositions prévues à l'article L. 6111-1-5 du même code, qui encadrent les prestations d'hébergement des femmes enceintes résidant loin d'une maternité 103 ( * ) , afin de bien dissocier les deux prestations.
Le II prévoit d'abroger le b du 2° de l'article L. 162-31-1 du code de la sécurité sociale, introduit par l'article 51 de la LFSS pour 2018, qui autorisait l'expérimentation des hôtels hospitaliers.
Le III précise les conditions d'application du présent article. Un décret en conseil d'État devra fixer les conditions d'accès et les critères d'éligibilité des patients au dispositif, les conditions et modalités de contribution de l'assurance maladie au financement, et les modalités de conventionnement avec des tiers. Un arrêté ministériel définira le cahier des charges fixant les conditions d'accès au financement du dispositif.
Enfin, il est prévu que le Gouvernement remette au Parlement un rapport d'évaluation réalisé au 31 décembre 2022.
Concernant le financement du dispositif, l'annexe 9 du PLFSS précise qu'une dotation inspirée des missions d'intérêt général et d'aides à la contractualisation (MIGAC) serait mise en place, allouée aux établissements en fonction du nombre de nuitées réalisées . Cette dotation serait temporaire et s'achèverait au bout de trois ans , le temps que l'établissement atteigne une autonomie dans le financement du dispositif. L'étude d'impact précise toutefois que ce modèle de financement est en cours de discussion entre les services du ministère de la santé, la CNAM et les fédérations hospitalières. Le coût du dispositif est estimé à 1,8 million d'euros pour la branche maladie en 2021.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté deux amendements de son rapporteur général : le premier est un amendement rédactionnel et le second précise que le rapport d'évaluation transmis au Parlement intègrera une évaluation de la prise en charge des publics isolés, notamment dans le cadre de la chirurgie ambulatoire.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission : adoption conforme
Le présent article traduit l'une des mesures proposées dans le cadre du Ségur de la santé . En effet, la mesure n° 17 prévoit de « généraliser la possibilité de mettre en place des hôtels hospitaliers, en s'appuyant sur l'expérimentation introduite par la loi de financement de la sécurité sociale pour 2015 » et de « permettre aux établissements de contractualiser avec des structures extérieures ou de proposer directement une offre en interne, avec un modèle économique plus attractif que le dispositif actuel. » Les conclusions du Ségur de la santé définissent ainsi deux étapes pour mettre en oeuvre cette orientation. La première est la généralisation de l'expérimentation à l'occasion du PLFSS pour 2021. La seconde est d'engager un travail en concertation au premier semestre 2021 pour la définition du modèle économique.
La rapporteure soutient le dispositif des hôtels hospitaliers qui permet de fluidifier et d'améliorer le parcours de soin du patient. Il améliore en outre la qualité de la prise en charge des patients résidant loin de l'établissement de santé où ils viennent se faire soigner, particulièrement en zone rurale.
Les possibilités ouvertes par le présent article pour renforcer l'accompagnement financier des établissements de santé afin d'initier ces prestations vont dans le bon sens, au regard des freins identifiés lors de l'expérimentation initiée en 2015. Il appartient dorénavant au Gouvernement et à la CNAM, en concertation avec les professionnels, d'offrir aux établissements des conditions de financement satisfaisantes pour assurer un plus large déploiement des hôtels hospitaliers.
La commission vous demande d'adopter cet article sans modification.
Article 31 bis
(nouveau)
Demande de rapport sur les transports sanitaires bariatriques
Cet article, inséré à l'Assemblée nationale, demande au Gouvernement de fournir au Parlement un rapport relatif au financement des transports sanitaires bariatriques.
La commission vous demande d'adopter cet article sans modification.
Le transport sanitaire bariatrique (TSB) désigne le transport sanitaire des personnes atteintes d'obésité massive. Il soulève des enjeux majeurs en matière de couverture financière, qui ne font pour l'heure l'objet d'aucun aménagement particulier.
À ce jour, la prise en charge intégrale par l'assurance maladie des TSB n'est assurée que dans le cadre des transports sanitaires d'urgence par ambulance bariatrique, dont l'équipement est réservé aux 37 centres spécialisés de l'obésité (CSO) qui maillent le territoire national.
Pour leur part, les transporteurs sanitaires privés , qui assurent les transports sanitaires des patients en établissement de santé hors cas d'urgence, appliquent aux transports bariatriques les règles de facturation de droit commun, qui sont régies par une convention nationale , laquelle prévoit expressément que le prix des prestations peut subir une majoration ou un supplément « pour quelque cause ou sous quelque prétexte que ce soit, notamment pour tenir compte de l'immobilisation du véhicule ou de difficultés de parcours éventuelles ».
Or le transport sanitaire d'une personne atteinte d'obésité nécessite du transporteur l'utilisation d'une ambulance spécifique et le recours à un équipage supplémentaire, qui figurent comme suppléments sur la facture présentée au patient, et qui à ce titre ne sont pas couvertes par l'assurance maladie. Cette dernière les a en effet explicitement désignés comme « actes non remboursables », au sens de l'annexe 6 du cahier des charges régissant la télétransmission de factures entre les professionnels de santé et les organismes d'assurance maladie.
Il en découle un reste à charge important pour le patient , pouvant aller jusqu'à plusieurs centaines d'euros par trajet (en fonction de la longueur de ce dernier), dont plusieurs questions parlementaires adressées au ministère de la santé se sont faites l'écho. Le ministère, « conscient de l'insuffisance de l'offre actuelle et des difficulté d'accès à ces prestations, notamment en raison des suppléments tarifaires facturés aux patients lorsqu'ils doivent faire appel à des transporteurs privés et non remboursés par l'assurance maladie » 104 ( * ) , n'a pour l'heure offert qu'une réponse parcellaire à ce problème, renvoyant à la négociation conventionnelle avec les transporteurs.
C'est pourquoi votre commission, d'ordinaire rétive aux demandes de rapport, estime exceptionnellement utile celle portée par cet article additionnel en ce qu'elle devra objectiver un problème d'accès au soin et de reste à charge particulièrement prégnant, auquel il est urgent qu'une réponse concrète soit apportée.
Votre commission vous demande d'adopter cet article sans modification.
Article 32
Prise en
charge intégrale par l'assurance maladie obligatoire
des
téléconsultations
Cet article prolonge d'un an, jusqu'au 31 décembre 2021, la mesure dérogatoire de prise en charge à 100 % par l'assurance maladie obligatoire des actes réalisés en téléconsultation.
La commission vous demande d'adopter cet article modifié par l'amendement qu'elle a adopté.
I - Le dispositif envisagé : faciliter le recours à la téléconsultation pour accompagner la poursuite de son déploiement
A. Un développement massif pendant la crise sanitaire permis par divers assouplissements
• Après un déploiement lent au travers des expérimentations issues de l'article 36 de la LFSS pour 2014, l'article 54 de la LFSS pour 2018 a ouvert la voie à l'inscription dans le droit commun des actes de télémédecine. L' avenant n° 6 à la convention médicale conclu le 14 juin 2018 a ainsi posé le cadre pérenne de prise en charge de ces actes par l'assurance maladie : celui-ci est entré en vigueur à compter de septembre 2018 pour la téléconsultation et de février 2019 pour la télé-expertise.
La téléconsultation est rémunérée à l'acte à hauteur des tarifs des consultations en présentiel, sous réserve de s'inscrire dans le respect du parcours de soins coordonné : sauf exception (par exemple en cas d'absence de médecin traitant), les patients doivent être orientés initialement par leur médecin traitant quand la téléconsultation n'est pas réalisée avec ce dernier ; ils doivent en outre avoir bénéficié au moins d'une consultation en présentiel avec le même médecin dans les douze mois précédents (règle du « déjà vu »).
Le graphique suivant retrace la montée en charge progressive de la téléconsultation depuis l'entrée en vigueur de ce cadre de prise en charge et jusqu'à la veille de la crise sanitaire.
Source : CNAM, rapport « charges et produits », juillet 2020
• La crise sanitaire a donné lieu à plusieurs mesures législatives ou réglementaires dérogatoires visant à faciliter le recours à la téléconsultation pour assurer la continuité des soins dans le contexte du confinement : celles-ci sont retracées dans l'encadré ci-après.
Les mesures dérogatoires pour développer
la télémédecine et le télésoin
dans le
contexte épidémique exceptionnel de la covid-19
- L'adaptation des règles de prise en charge pour les patients atteints ou potentiellement infectés par la covid-19, permettant de déroger aux principes de respect du parcours de soins et de connaissance préalable du patient par le médecin effectuant la téléconsultation. Ces téléconsultations devaient toutefois être prioritairement réalisées au sein d'une organisation territoriale coordonnée.
- La dérogation à la condition de vidéotransmission (fixée par l'article L. 162-14-1 du code de la sécurité sociale), en ouvrant la possibilité de réaliser une téléconsultation par téléphone dans certaines conditions (patients résidant dans les zones blanches ou n'ayant pas accès à un outil permettant une vidéo, patients en affection de longue durée, patients âgés de 70 ans et plus ou femmes enceintes).
- L'autorisation de l'ensemble des moyens technologiques disponibles (y compris grand public : Skype, WhatsApp, FaceTime...) en dehors des solutions dédiées à la téléconsultation.
- La prise en charge à 100 % par l'assurance maladie obligatoire des téléconsultations, de même que des actes d'accompagnement à la téléconsultation pour les infirmiers.
- L'éligibilité à la téléconsultation des facturations de consultations complexes et des majorations applicables pour les consultations présentielles (nuit, jour férié, permanence des soins).
- L'autorisation des téléconsultations dans le cadre du parcours de l'IVG médicamenteuse, ainsi que, concernant les sages-femmes, pour l'entretien prénatal et les séances de préparation à l'accouchement.
- La levée des limitations au nombre annuel de télé-expertises.
- Le déploiement en avance de phase d'actes de télésoin pour les orthophonistes, les orthoptistes, les pédicures-podologues, les pharmaciens, les ergothérapeutes, les psychomotriciens, les diététiciens, les infirmiers et les masseurs-kinésithérapeutes.
- L'autorisation de réalisation d'un acte de télésuivi par les infirmiers pris en charge à 100 %.
Ces mesures ont accompagné un essor massif : la Cnam a recensé 5,5 millions de téléconsultations en mars et avril , contre 40 000 en février 2020, et jusqu'à un million par semaine pendant le confinement. Dans plus de 82 % des cas, il s'agit d'une téléconsultation avec un médecin généraliste.
Source : CNAM, rapport « charges et produits », juillet 2020
D'après une étude de la Drees 105 ( * ) , près de 80 % des médecins généralistes ont mis en place la téléconsultation depuis le début de l'épidémie de covid-19, alors que moins de 5 % la pratiquaient auparavant.
Dans la très grande majorité des cas, les règles sur le parcours de soins ont été respectées : en moyenne, à 80 %, le patient et le praticien s'étaient déjà vus dans les 12 mois précédents.
Cette étude indique cependant que 53 % des médecins généralistes estiment que l'examen clinique en présentiel reste souvent ou systématiquement indispensable. Plus généralement, les professionnels de santé sont partagés sur cette pratique : 32 % s'estiment pas du tout ou peu satisfaits contre 25 % très ou tout à fait satisfaits.
B. Le maintien des conditions dérogatoires de prise en charge en l'absence de solution technique opérationnelle
Cet article prolonge d'un an soit jusqu'au 31 décembre 2021 la prise en charge à 100 % par l'assurance maladie obligatoire des actes réalisés en téléconsultation pour tous les assurés.
• Cette mesure, dérogeant aux articles L. 160-3 et L. 160-14 du code de la sécurité sociale sur la participation de l'assuré à la prise en charge des soins (ticket modérateur), a été introduite à compter du 20 mars 2020 pour les actes réalisés en téléconsultation, les actes d'accompagnement de la téléconsultation ainsi que pour les actes de télésoin, par l'article 3 de l'ordonnance du 15 avril 2020 106 ( * ) . Elle a été prolongée jusqu'au 31 décembre 2020 au plus tard par l'article 5 de l'ordonnance du 17 juin 2020 107 ( * ) .
N'est ici visée que la téléconsultation et non les activités de télésoin, au motif, d'après les indications transmises à la rapporteure, qu'elles ne sont pas encore définies dans le droit commun mais seulement de manière dérogatoire pour répondre au contexte épidémique sur le fondement de l'état d'urgence sanitaire. Les réflexions sur la pérennisation de ces actes méritent d'être rapidement poursuivies.
• La prolongation de cette mesure vise, d'après l'étude d'impact, à faciliter l'accès à ces actes pour les assurés et les médecins en simplifiant les modalités de paiement à distance et le recours au tiers payant intégral : il s'agit de « laisser le temps aux partenaires conventionnels de redéfinir les conditions de recours à cette pratique et aux professionnels de santé de s'équiper des outils et solutions techniques permettant sa gestion dans le droit commun. »
Comme l'a expliqué le directeur général de la Cnam 108 ( * ) , seuls 7 éditeurs de logiciels - équipant seulement 13 % des médecins - disposent à ce jour d'une fonctionnalité dite « droits AMC » intégrée , permettant une prise en charge directement opérationnelle pour les assurés.
Dans son rapport « charges et produits » de juillet 2020, la Cnam préconisait ainsi le maintien de cette prise en charge à 100 %, à titre seulement ponctuel et transitoire : « la prolongation pour une durée limitée de la prise en charge à 100 % des téléconsultations (...) ne saurait s'envisager durablement sauf à pouvoir démontrer qu'une téléconsultation justifierait d'une meilleure prise en charge par la sécurité sociale qu'une consultation présentielle, ce qui ne semble pas avéré d'un point de vue médical . Pour autant, le maintien pendant au moins une année de ce dispositif faciliterait, à travers la facilitation du recours au tiers payant intégral, l'exercice de la téléconsultation par certains professionnels qui ne se sont pas déjà abonnés à des plateformes de service leur mettant à disposition des outils de paiement en ligne. »
• D'après les indications de la direction de la sécurité sociale, les dépenses de téléconsultations pour l'assurance maladie obligatoire de mars jusqu'à fin septembre s'établissent à 326 millions d'euros, dont un surcoût lié à la prise en charge à 100 % par l'AMO (ticket modérateur) évalué à 72 millions d'euros .
Pour 2021, l'étude d'impact identifie le coût de cette mesure à 65 millions d'euros avec l'hypothèse d'un volume plus faible que celui constaté sur cette période, soit de 250 000 téléconsultations par semaine, calé sur celui identifié en post-confinement.
II - Les modifications adoptées par l'Assemblée nationale
L'Assemblée nationale a adopté cet article sans modification .
III - La position de la commission : limiter l'application dans le temps de la mesure et garantir la qualité des prises en charge
• Comme la commission l'a souligné dans différents travaux 109 ( * ) , la télémédecine et plus généralement le télésoin offrent des solutions complémentaires intéressantes. Néanmoins, une téléconsultation ne peut remplacer le contact physique intrinsèque à l'exercice même de la médecine et ne saurait constituer un palliatif aux difficultés d'accès aux soins dans les territoires sous-dotés .
Les syndicats de médecins entendus par la rapporteure ont partagé cette analyse, en reconnaissant que la prise en charge des téléconsultations à 100 % répondait à un objectif pratique et non à une logique de santé publique . Alors que des discussions conventionnelles sont en cours afin de favoriser, par d'autres mesures, le recours à la télémédecine, ils ont insisté sur le lien essentiel à préserver avec la logique de parcours de soins pour garantir la qualité de la pratique. Ils ont également mis en exergue les obstacles à l'accès à une vidéotransmission pour certains patients ; à cet égard, la décision prise le 23 octobre, dans le contexte de rebond épidémique, de réactiver la prise en charge de la consultation par téléphone dans certaines conditions répond à un besoin.
• La rapporteure note cependant que si le maintien de conditions de prise en charge dérogatoires est la conséquence d'un déploiement insuffisant des outils et solutions techniques permettant de faciliter le paiement à distance sans reste à charge, difficulté identifiée depuis de nombreuses années 110 ( * ) , l'étude d'impact ne s'appuie sur aucune perspective quant à la diffusion de ces outils et n'éclaire nullement, en outre, sur la place des organismes complémentaires à terme dans le financement de ces actes.
• Dans ces conditions, la commission a adopté un amendement n° 167 de sa rapporteure visant :
- d'une part à réduire la durée de la dérogation à six mois au lieu d'un an, afin d'en réexaminer l'utilité selon l'évolution de la situation sanitaire ;
- d'autre part à s'assurer du lien essentiel à préserver avec la logique de parcours de soins, afin de garantir la qualité de la pratique dans le cadre d'organisations territoriales coordonnées, sans favoriser par exemple le développement de plateformes délocalisées.
La commission vous demande d'adopter cet article ainsi modifié.
Article 33
Report de la
convention médicale
Cet article prévoit de proroger la convention médicale conclue en 2016, qui arrive à échéance le 24 octobre 2021, jusqu'au 31 mars 2023.
La commission propose d'avancer d'un an la date de report fixée pour conclure une nouvelle convention afin de ne pas retarder au-delà de ce qui est nécessaire les négociations visant à faire évoluer les conditions de travail et de tarification de la médecine libérale.
I - Le dispositif envisagé : prolonger les effets de l'actuelle convention médicale jusqu'en 2023
Les relations entre les professionnels de santé libéraux et les organismes d'assurance maladie sont régies par une convention signée pour chaque profession entre l'Uncam et une ou plusieurs organisations syndicales et dont le caractère obligatoire a été posé par la loi du 3 février 1971 111 ( * ) .
Aux termes de l'article L. 162-14-1, chaque convention nationale de professionnels de santé libéraux (médecins, chirurgiens-dentistes, sages-femmes, auxiliaires médicaux, infirmiers, masseurs-kinésithérapeutes, directeurs de laboratoires d'analyses et entreprises de transports sanitaires) est conclue pour une durée maximale de cinq ans . Elle doit notamment définir les tarifs des honoraires et rémunérations dues aux professionnels par les assurés, des engagements portant sur l'évolution de l'activité professionnelle, des éventuelles aides à l'installation, ou encore les conditions de participation de l'assurance maladie au financement des cotisations dues par les professionnels pour l'activité réalisée au titre de la permanence des soins. Ces conventions sont complétées par un accord-cadre 112 ( * ) qui fixe des dispositions communes aux professionnels de santé . Conclu pour une durée maximale de cinq ans, cet accord ne s'applique à une des professions de santé que si au moins un syndicat représentatif de cette profession l'a signé 113 ( * ) .
À ce cadre général s'ajoutent des dispositions spécifiques encadrant les conventions propres à chaque profession . S'agissant des médecins libéraux , leurs relations conventionnelles avec les caisses d'assurance maladies sont encadrées par les articles L. 162-5 à L. 162-5-4 du code de la sécurité sociale.
Ces articles prévoient que des conventions nationales sont conclues pour les médecins généralistes et pour les médecins spécialistes , entre l'Uncam et :
- une ou plusieurs organisations syndicales les plus représentatives pour l'ensemble du territoire de médecins généralistes ou de médecins spécialistes ;
- ou au moins une organisation syndicale représentative pour l'ensemble du territoire de médecins généralistes et une organisation syndicale représentative pour l'ensemble du territoire de médecins spécialistes.
La convention détermine les obligations respectives des CPAM et des médecins libéraux. Elle définit les pratiques et les conditions de tarification et de remboursement des actes et elle comporte des dispositifs incitatifs et d'aides aux bonnes pratiques ou encore à l'installation.
Aux termes de l'article L. 162-33 du code de la sécurité sociale, sont habilitées à participer aux négociations conventionnelles les organisations syndicales reconnues représentatives au niveau national par les ministres chargés de la santé et de la sécurité sociale. Pour arrêter la liste des organisations représentatives, une enquête de représentativité doit être conduite entre le douzième et le sixième mois précédant l'échéance conventionnelle. Les conditions permettant de déclarer la représentativité d'un syndicat sont leur indépendance, une ancienneté minimale de deux ans à compter de la date de dépôt légal des statuts, leurs effectifs d'adhérents et leur audience. Cette audience est établie en fonction des derniers résultats aux élections des unions régionales des professionnels de santé (URPS) 114 ( * ) . Les syndicats de médecins déclarés représentatifs pour la convention de 2016 sont :
- pour les médecins généralistes : MG France, CSMF, SML, FMF ;
- pour les médecins spécialistes : CSMF, SML, FMF, Le Bloc.
Les organisations syndicales représentatives doivent faire connaitre à l'Uncam leur opposition à la reconduction d'une convention au plus tard six mois avant sa date d'expiration . S'ouvrent alors des négociations préalables à l'élaboration d'une nouvelle convention .
La convention actuellement en vigueur a été signée par trois syndicats représentatifs (FMF, MG France et Le Bloc) le 25 août 2016 puis approuvée par arrêté le 20 octobre 2016 115 ( * ) . 99 % des médecins libéraux sont conventionnés soit près de 115 000 praticiens.
Les orientations de la convention médicale de 2016
La convention médicale signée le 25 août 2015 comprend trois axes : valoriser l'activité, améliorer l'accès aux soins et renforcer la qualité des soins. Dix mesures clés sont déclinées dans la convention :
01. La revalorisation du tarif de la consultation de référence pour les médecins généralistes (à 25 euros).
02. La revalorisation de la consultation coordonnée (à 30 euros).
03. La création de nouveaux tarifs de consultations pour des prises en charge plus complexes.
04. L'incitation financière pour la prise en charge des patients en ville sans délais.
05. Une rémunération au forfait simplifiée avec un forfait patientèle unique.
06. Des mesures renforcées pour encourager à une meilleure répartition des médecins partout en France.
07. La rénovation du dispositif de maîtrise des dépassements d'honoraires.
08. Une rémunération sur objectif de santé publique (ROSP) renforcée et élargie.
09. Un forfait structure ouvert à tous pour inciter à la mise en place d'outils et d'organisations nouvelles au sein des cabinets médicaux.
10. Un déploiement de la télémédecine.
Source : L'Assurance maladie, synthèse de la convention nationale 2016-2021
Valable pour une durée de cinq ans, la convention médicale arrivera à échéance le 24 octobre 2021 . Compte tenu de la période de négociations préalables à la convention, d'une durée de six mois, précédée de l'enquête de représentativité qui dure environ trois mois 116 ( * ) , la préparation d'une nouvelle convention nécessite une période de neuf mois précédant la date d'échéance . En l'espèce, cette période devrait donc s'ouvrir dès le mois de janvier 2021.
Or, le calendrier des prochaines élections aux URPS entre en conflit avec cet échéancier, puisque les unions régionales seront renouvelées en avril 2021 et que la représentativité des syndicats au niveau national est notamment issue du résultat de ces élections.
En outre, le Gouvernement fait valoir que les négociations des mesures issues du Ségur de la Santé et ayant un impact conventionnel seront en cours de négociation durant cette période et ne pourront donc pas être intégrées à la nouvelle convention.
Par conséquent le présent article propose de proroger, à titre dérogatoire, l'échéance de la convention jusqu'au 31 mars 2023.
II - Les modifications apportées par l'Assemblée nationale
Un amendement rédactionnel du rapporteur général a été adopté.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission : avancer d'un an la date de report proposée pour conclure une nouvelle convention
Si la rapporteure comprend la nécessité de proroger la convention médicale de 2016, elle considère que la date fixée par le présent article , qui reporte la conclusion d'une nouvelle convention au 31 mars 2023, n'est pas justifiée.
Considérant, d'une part, qu'une période de neuf mois précédant une nouvelle convention doit être prévue pour l'enquête de représentativité et la phase de négociation préalable et, d'autre part, que les élections aux URPS auront lieu en avril 2021, la prolongation de l'actuelle convention médicale ne serait nécessaire que jusqu'à la fin du premier trimestre 2022 et non 2023.
Il n'apparait en outre pas souhaitable de repousser à une échéance si tardive des négociations qui permettront de faire évoluer les conditions de tarification et de travail des médecins libéraux. En effet, les syndicats de médecins, auditionnés par la rapporteure, se sont unanimement opposés à ce report lointain qui procède d'une décision unilatérale du Gouvernement.
Ils sont en attente de mesures de restructurations de la médecine libérale afin d'améliorer leurs conditions de travail et de mesures de revalorisation, alors que la médecine de ville participe à la réponse sanitaire apportée à l'épidémie de covid-19 sans bénéficier, selon eux, d'un soutien à la hauteur des besoins.
Par conséquent, la commission a adopté l'amendement n° 168 de la rapporteure qui avance d'un an le report de l'échéance de la convention médicale, soit le 31 mars 2022 au lieu du 31 mars 2023.
La commission vous demande d'adopter cet article ainsi modifié.
Article 33 bis
(nouveau)
Tiers payant et garanties de confidentialité pour les
IVG
Cet article, inséré à l'Assemblée nationale, propose d'étendre le bénéfice du tiers payant à toutes les assurées au titre des frais relatifs à une IVG et de prévoir que la prise en charge d'une IVG est protégée par le secret.
La commission vous demande de supprimer cet article.
I - Le dispositif proposé
Cet article, inséré à l'Assemblée nationale, est issu de trois amendements identiques du rapporteur général, de M. Aviragnet (Socialiste) et de Mme Muschotti (LaRem).
• Il prévoit, en son I , de modifier l'article L. 162-1-21 du code de la sécurité sociale qui dispense d'avance de frais les assurés atteints d'une affection de longue durée pour les soins en relation avec cette affection, sur la part des dépenses prises en charge par l'assurance maladie obligatoire.
La modification proposée vise à ajouter à cet article que les assurées bénéficieront du tiers payant pour les frais relatifs à une interruption volontaire de grossesse , pour la part des dépenses prises en charge par l'assurance maladie obligatoire.
Les III et IV du présent article rendent cette disposition applicable à Mayotte et à Saint-Pierre-et-Miquelon.
• Le II du présent article prévoit par ailleurs d'insérer un article L. 2212-10 dans le code de la santé publique aux termes duquel la prise en charge de l'IVG est protégée par le secret afin de pouvoir préserver, le cas échéant, l'anonymat de l'intéressée.
II - La position de la commission : suppression de l'article
• Les dispositions du présent article sont issues de la proposition de loi visant à renforcer le droit à l'avortement 117 ( * ) , adoptée à l'Assemblée nationale le 8 octobre, et traduisent des recommandations du rapport d'information relatif à l'IVG, déposé par la délégation de l'Assemblée nationale aux droits des femmes et à l'égalité des chances entre les hommes et les femmes le 16 septembre 2020.
• S'agissant du bénéfice du tiers payant au titre des frais en lien avec une IVG , il convient de rappeler que sont déjà couvertes par cette dispense d'avance de frais les assurées mineures 118 ( * ) , les bénéficiaires de la complémentaire santé solidaire 119 ( * ) et les bénéficiaires de l'aide médicale d'État 120 ( * ) . Ces dispositions permettent donc déjà de dispenser d'avance de frais les assurées les plus vulnérables. Le tiers payant est, en outre, largement pratiqué dans les établissements de santé , au moins au titre des dépenses couvertes par l'Assurance maladie obligatoire. Le dispositif proposé aurait donc essentiellement un effet sur les frais relatif aux IVG médicamenteuses prescrites en ville. Enfin, les IVG sont prises en charge intégralement par l'assurance maladie 121 ( * ) , sur la base d'un tarif forfaitaire variant selon la méthode utilisée.
• Concernant la confidentialité entourant la prise en charge des IVG, des dispositions permettent déjà de la garantir dans certains cas : la confidentialité est absolue pour la prise en charge des IVG des mineures sans consentement parental . Un principe d'anonymat s'applique alors aux organismes de sécurité sociale 122 ( * ) . Pour les assurées majeures, en médecine de ville, la feuille de soins peut être aménagée de façon à préserver la confidentialité de la patiente . Pour la préservation de l'anonymat, le médecin de ville peut aussi orienter la patiente vers un établissement de santé qui garantira cet anonymat 123 ( * ) .
Par ailleurs, cette disposition posant le principe de protection par le secret de la prise en charge de l'IVG , qui est sans lien direct avec la mesure d'élargissement du tiers payant, est une mesure non financière qui, au regard de la jurisprudence du Conseil constitutionnel, ne semble pas avoir d'effet suffisamment direct sur les comptes de la sécurité sociale pour relever du champ des lois de financement de la sécurité sociale.
• La rapporteure considère que les évolutions des dispositions encadrant l'IVG, qui doivent permettre d'assurer un recours effectif au droit à l'avortement, méritent un débat approfondi, comme ce fut le cas à l'Assemblée nationale lors de l'examen de la proposition de loi précitée. En l'espèce, elle considère que la commission ne peut pas apprécier pleinement la portée des dispositifs proposés, introduits par amendement à l'Assemblée nationale, et qui n'ont pas tous leur place dans une LFSS. Il serait donc préférable d'évaluer l'opportunité ces mesures dans le cadre d'un texte spécifique.
Pour toutes ces raisons, la commission a adopté un amendement n° 169 de la rapporteure tendant à supprimer le présent article.
La commission vous demande de supprimer cet article.
Article 33 ter
(nouveau)
Limitation d'accès au conventionnement des centres de
santé
Cet article, inséré par l'Assemblée nationale, ouvre la possibilité aux partenaires conventionnels d'appliquer des mesures de régulation démographiques des installations des centres de santé.
La commission vous demande d'adopter cet article modifié par l'amendement qu'elle a adopté.
I - Un objectif de transposition de mesures de régulation démographique aux professionnels de santé salariés des centres de santé
Cet article est issu d'un amendement du Gouvernement.
Le 1° complète l'article L. 162-32-1 du code de la sécurité sociale sur les rapports conventionnels entre l'assurance maladie et les centres de santé, à l'instar de dispositions prévues pour l'accès au conventionnement de plusieurs professions de santé libérales. Il précise que l'accord national encadrant leur fonctionnement détermine « les conditions à remplir par les centres de santé pour être régis par l'accord national et notamment celles relatives aux zones d'exercice , définies par l'agence régionale de santé en application de l'article L. 1434-4 du code la santé publique [à savoir les zones caractérisées par une offre de soins insuffisante - dites « sous-dotées » - ou au contraire celles où le niveau de l'offre de soins est particulièrement élevé - dites « sur-dotées » -] , concernant l'ouverture des centres de santé ou l'accroissement d'activité par le recrutement d'un nouveau professionnel de santé salarié » . Ces conditions pourront être modulées selon les différentes professions de santé.
Comme l'explique l'exposé des motifs, il s'agit de « permettre la mise en place de la même manière des mesures de régulation au conventionnement dans les zones sur-dotées à la fois sur l'offre de soins libérale et l'offre de soins offerte par les centres de santé » .
Le 2° vise à rendre les conditions relatives aux zones d'exercice applicables aux centres de santé n'ayant pas adhéré à l'accord national. D'après les indications transmises à la rapporteure, cette précision vise à éviter tout contournement par le déconventionnement, dans la mesure où les centres de santé non conventionnés doivent appliquer les tarifs opposables, contrairement aux professionnels libéraux.
II - La position de la commission : limiter la portée de cette mesure aux dispositifs applicables aux professionnels de santé dans le cadre libéral
Cet article traduit un souci de cohérence puisqu'il s'agirait d'appliquer aux professionnels de santé salariés des centres de santé des mesures de régulation à l'instar de celles applicables à leurs confrères libéraux en application des accords conventionnels. C'est par exemple le cas des dispositifs de « conventionnement sélectif » applicables aux infirmiers, sages-femmes et masseurs-kinésithérapeutes libéraux 124 ( * ) , conditionnant l'accès au conventionnement dans les zones identifiées comme sur-dotées à la cessation définitive de l'activité libérale d'un confrère conventionné.
La mesure proposée emporte cependant plusieurs réserves .
D'une part, il est regrettable qu'elle soit abordée par le biais d'un amendement du Gouvernement, sans étude d'impact et sans que les acteurs concernés n'aient été consultés en amont ni informés des modalités selon lesquelles cette régulation pourrait se mettre en place, le cas échéant en prenant en compte les conditions financières de l'accès aux soins (secteur 1).
D'autre part, elle n'apporte qu'une réponse marginale aux enjeux de l'accès aux soins, la limitation de l'installation d'un professionnel dans une zone considérée comme « sur-dotée » n'étant en rien une garantie de son installation dans un territoire où l'offre de soins est insuffisante.
Sans faire obstacle à la tenue de discussions conventionnelles sur ce sujet, la commission a adopté un amendement n° 170 de sa rapporteure visant à s'assurer de la cohérence entre les mesures applicables aux professionnels de santé libéraux et salariés , alors que le Sénat s'est notamment opposé à plusieurs reprises à l'instauration d'un conventionnement sélectif pour les médecins libéraux.
La commission vous demande d'adopter cet article ainsi modifié.
Article 33 quater
(nouveau)
Généralisation du tiers payant intégral sur
les équipements
et les soins du panier « 100 %
santé »
Cet article, inséré par l'Assemblée nationale, propose de rendre obligatoire, à partir du 1 er janvier 2022, le bénéfice du tiers payant dans les contrats responsables des complémentaires santé pour l'ensemble des prothèses optiques, dentaires et auditives.
La commission vous demande d'adopter cet article sans modification.
I - Une volonté de généraliser le tiers payant intégral sur le panier de soins du « reste à charge zéro »
Les contrats de complémentaire santé responsables et solidaires doivent respecter un cahier des charges comprenant des garanties planchers ainsi que des plafonds de garanties applicables à certains postes de soins, conformément à l'article L. 871-1 du code de la sécurité sociale.
En particulier, ces contrats doivent proposer, depuis le 1 er janvier 2020, une prise en charge au-delà des tarifs de responsabilité pour les soins dentaires prothétiques, les dispositifs d'optique médicale et les aides auditives de manière à couvrir le reste à charge sur les offres du panier « 100 % santé », à la suite de la réforme mise en place au niveau législatif par la LFSS pour 2019 125 ( * ) .
Au 1 er janvier 2021, de nouveaux équipements entreront dans le panier de soins sans reste à charge.
En outre, depuis la loi de modernisation de notre système de santé de 2016 126 ( * ) , les contrats responsables et solidaires permettent obligatoirement à l'assuré de bénéficier du mécanisme de tiers payant sur les prestations faisant l'objet de ces garanties, au moins à hauteur des tarifs de responsabilité .
Introduit par l'Assemblée nationale à l'initiative des députés Agnès Firmin Le Bodo et Paul Christophe (Agir ensemble), avec avis favorable de la commission et du Gouvernement, l'article 33 quater vise à rendre effectif le tiers payant intégral pour les équipements et les soins du panier « 100 % santé » en le rendant obligatoire pour les complémentaires santé proposant des contrats responsables et solidaires, le cas échéant à hauteur du reste à charge intégralement couvert (1° et 2° du I).
Le II prévoit que ces dispositions s'appliqueraient aux contrats souscrits ou renouvelés à compter du 1 er janvier 2022 .
II - La position de la commission : une suite logique de la réforme du « 100 % santé »
Le dispositif proposé, en généralisant le tiers payant intégral à tous les contrats responsables et solidaires pour le panier de soins concerné, constitue la suite logique du déploiement progressif du « reste à charge zéro ». Cette application du tiers payant intégral a posé de nombreuses difficultés techniques qui justifient sa mise en oeuvre différée. En particulier, des efforts demeurent nécessaires pour harmoniser les outils informatiques mis à disposition des professionnels de santé et en faciliter le déploiement.
Malgré les intentions affichées en matière d'accès aux soins, la commission considère que la généralisation du tiers payant est peu utile d'un point de vue social au regard des dispositifs existants. En particulier, les bénéficiaires de la Complémentaire santé solidaire bénéficient du tiers payant pour les soins pris en charge.
Il convient cependant d'observer que cette mesure ne concerne que les organismes complémentaires , qui ne pourront plus réserver le tiers payant aux seuls adhérents des réseaux de soins, et non les professionnels de santé 127 ( * ) .
De plus, cette mesure n'ayant pas pour objet ou pour effet de modifier les conditions générales de l'équilibre financier de la sécurité sociale, son rattachement au PLFSS n'apparaît pas fermement établi ; il appartiendra au Conseil constitutionnel de vérifier la conformité de l'article avec les dispositions de l'article LO 111-3 du code de la sécurité sociale.
Sous ces réserves, la commission n'est pas opposée à ce dispositif.
La commission vous demande d'adopter cet article sans modification.
Article
34
Expérimentation visant à assurer une meilleure
prévention des risques
et à garantir la préservation de
la santé au travail
par une action coordonnée des
professionnels de santé sur le territoire
Cet article propose l'expérimentation pour une durée de trois ans de transferts d'activités en direction des infirmiers dans des services de sécurité et de santé au travail relevant de plusieurs caisses de mutualité sociale agricole.
La commission vous demande d'adopter cet article modifié par l'amendement qu'elle a adopté.
I - L'expérimentation d'une innovation organisationnelle au sein de services de santé au travail en agriculture
A. L'organisation pluridisciplinaire de la santé au travail face au déficit de médecins
1. L'organisation de la pluridisciplinarité dans les services de santé au travail
La loi du 20 juillet 2011 relative à l'organisation de la médecine du travail 128 ( * ) a renforcé l'intégration des compétences au sein des services de santé au travail en les faisant reposer non plus sur le seul médecin du travail mais sur une équipe pluridisciplinaire . Ses membres peuvent notamment procéder à la visite d'information et de prévention à laquelle tout salarié a droit dans les trois mois suivant sa prise de poste 129 ( * ) .
Au sein de ces équipes pluridisciplinaires, composées du collaborateur médecin, de l'interne en médecine et de l'infirmier sous l'autorité du médecin du travail 130 ( * ) , le code du travail réserve cependant à ce dernier l'exercice de certains actes relatifs au suivi individuel de l'état de santé des travailleurs .
Ainsi, l'article L. 4624-2 prévoit que « tout travailleur affecté à un poste présentant des risques particuliers pour sa santé ou sa sécurité ou pour celles de ses collègues ou des tiers évoluant dans l'environnement immédiat de travail bénéficie d'un suivi individuel renforcé de son état de santé . » Ce suivi comprend un examen médical d'aptitude périodique 131 ( * ) réalisé par le médecin du travail .
La travailleuse bénéficie en outre, à son retour d'un congé de maternité , d'un examen de reprise du travail par le médecin du travail 132 ( * ) . Il en va de même de tout travailleur après une absence pour cause de maladie professionnelle ou après une absence d'au moins trente jours pour cause d'accident du travail ou de maladie non professionnelle. Une visite de préreprise est également organisée par le médecin du travail pour les travailleurs en arrêt de travail d'une durée de plus de trois mois 133 ( * ) .
Par ailleurs, il appartient au médecin du travail de « proposer, par écrit et après échange avec le salarié et l'employeur, des mesures individuelles d'aménagement , d'adaptation ou de transformation du poste de travail ou des mesures d'aménagement du temps de travail justifiées par des considérations relatives notamment à l'âge ou à l'état de santé physique et mental du travailleur » 134 ( * ) .
S'agissant plus particulièrement des travailleurs agricoles , le code rural et de la pêche maritime prévoit que ceux-ci font notamment l'objet d'un examen médical destiné à établir le bilan de leur exposition à des risques professionnels lorsqu'ils atteignent l'âge de cinquante ans 135 ( * ) . À la fin de l'examen, le médecin du travail remet au salarié un document consignant son exposition à de tels risques.
2. Les spécificités de l'organisation de la santé au travail en agriculture
Aux termes de l'article D. 717-1 du code rural et de la pêche, les employeurs agricoles relèvent pour leurs salariés d'un service de santé au travail organisé sous la forme soit d'un service de sécurité et de santé au travail en agriculture institué en son sein par la caisse de mutualité sociale agricole (MSA), soit d'une association spécialisée créée par une ou plusieurs caisses de MSA, soit d'un service autonome d'entreprise.
Dans les services de sécurité et de santé au travail en agriculture (services SST), le médecin du travail assure la direction technique du service ; il en fixe l'organisation du travail en concertation avec le directeur de la caisse de MSA ou de l'association.
La Caisse centrale de la mutualité sociale agricole (CCMSA) assure la coordination des services SST 136 ( * ) . Un outil informatique commun à l'ensemble des caisses de MSA permet à la CCMSA de piloter finement ces services. Par ailleurs, puisqu'elle gère également pour les travailleurs agricoles les risques maladie et vieillesse, la CCMSA peut intégrer en son sein des actions coordonnées, notamment une coordination renforcée autour de la prévention de la désinsertion professionnelle.
Des cellules pluridisciplinaires de maintien en emploi (CPME) assurent ainsi un accompagnement renforcé et individualisé de l'assuré dès la détection précoce d'un éventuel problème de santé pouvant avoir une incidence sur son aptitude au poste de travail 137 ( * ) .
Toutefois, selon l'évaluation préalable, certaines caisses de MSA rencontrent des difficultés pour assurer la prévention et la préservation de la santé des travailleurs compte tenu du déficit chronique de médecins du travail, qui s'est accentué au fil des années. Ainsi, la démographie médicale ne permet pas de répondre à l'ensemble des obligations fixées par la loi, ce qui fait notamment poser sur les services de santé et de sécurité au travail et sur les caisses de MSA de forts risques contentieux vis-à-vis des entreprises.
La population suivie au titre de la santé et de la sécurité au travail par ces services est supérieure à 1,6 million d'actifs, dont 500 000 exploitants et 870 000 salariés ayant un contrat de plus de 45 jours . Les effectifs mobilisés à ce titre par la MSA étaient en 2018 de 289 ETP de médecins du travail et de 156,8 ETP d'infirmiers de santé au travail 138 ( * ) .
B. La création d'une expérimentation permettant le transfert d'activités aux infirmiers de santé au travail
L'article 34 crée une expérimentation d'une durée de trois ans et menée dans le ressort de quatre caisses départementales ou interdépartementales de la MSA .
Les caisses de MSA concernées, désignées parmi les caisses « volontaires et les plus sinistrées », devraient être celles de Haute Normandie, de Mayenne Orne Sarthe, de Sud Aquitaine et de Midi-Pyrénées Nord, qui couvrent 11 départements. Selon les informations fournies au rapporteur par la direction de la sécurité sociale (DSS), sur 92 862 salariés concernés, 11 681 salariés font actuellement l'objet d'un suivi dans ces circonscriptions, soit près de 13 % alors que le taux de national était de 26 % en 2018.
L'expérimentation permettrait de transférer aux infirmiers qualifiés en santé au travail relevant de ces caisses les activités suivantes :
- la réalisation de l'examen périodique du travailleur agricole, dans le cadre du suivi renforcé dont il bénéficie en application de l'article L. 4624-2 du code du travail 139 ( * ) ;
- la réalisation de l'examen de reprise de la travailleuse agricole après son congé de maternité , dès lors qu'elle n'est pas affectée à un poste présentant des risques particuliers, ainsi que l'échange prévu dans ce cadre avec la travailleuse agricole en vue d'examiner les propositions d'aménagement ou d'adaptation du poste de l'employeur au titre de l'article L. 4624-3 du code du travail ;
- le bilan d'exposition aux risques professionnels à l'âge de cinquante ans du travailleur agricole.
Les conditions de ces transferts de compétences seraient fixées par un protocole de coopération établi conformément aux dispositions de l'article L. 4011-1 du code de la santé publique, donc à l'initiative des professionnels concernés 140 ( * ) .
Un décret en Conseil d'État doit préciser les modalités de mise en oeuvre de l'expérimentation, et notamment le rôle de la CCMSA dans son pilotage.
Trois mois avant le terme de l'expérimentation, le Gouvernement devra présenter au Parlement un rapport d'évaluation.
Selon l'exposé des motifs, l'expérimentation a pour objectifs :
- d'assurer une meilleure couverture des obligations légales et réglementaires à la charge des services de santé au travail concernés, tant au niveau du suivi individuel de l'état de santé des travailleurs agricoles qu'au niveau de la traçabilité des expositions professionnelles en milieu agricole ;
- de recentrer l'activité des médecins du travail sur le suivi et l'examen des salariés les plus à risque ou actuellement trop peu suivis, comme les saisonniers agricoles ;
- de renforcer l'effectivité des mesures de prévention des risques professionnels dans les plus petites entreprises, et de facto de réduire la sous-déclaration des maladies professionnelles actuellement prises en charge par la branche maladie.
II - Les modifications adoptées par l'Assemblée nationale
À l'Assemblée nationale, deux amendements rédactionnels ont été adoptés à l'initiative du rapporteur.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission : une démarche bienvenue sur le fond malgré un lien discutable avec le texte
Le rapporteur est très favorable sur le fond aux mesures susceptibles d'améliorer la pluridisciplinarité au sein des services de santé au travail et ainsi de permettre un meilleur suivi des salariés. L'expérimentation proposée s'inscrit dans la lignée des précédentes réformes en matière de coopération entre les membres de l'équipe pluridisciplinaire. Il pourrait être envisagé de l'étendre lors de la prochaine réforme de la santé au travail.
Les objectifs de cette expérimentation soulèvent plus largement la question de l'accès du médecin du travail au dossier médical partagé (DMP). Pour mémoire, le rapport présenté en octobre 2019 par Stéphane Artano et Pascale Gruny sur la santé au travail 141 ( * ) proposait que le salarié puisse consentir à l'accès, partiel ou total, à son DMP par le médecin du travail afin notamment de permettre à ce dernier d'anticiper les éventuels aménagements nécessaires à son maintien en emploi.
Sur la proposition du rapporteur, la commission a adopté un amendement tendant à préciser les éléments à prendre en compte dans le rapport d'évaluation au regard des objectifs de l'expérimentation (amendement n° 171).
Sur la forme, on peut relever que le texte fait remonter au niveau de la loi, à l'initiative du Gouvernement, des activités actuellement réglementées par décret, à savoir l'examen de reprise de la travailleuse après son congé de maternité et l'examen à cinquante ans des travailleurs agricoles.
Surtout, la commission des affaires sociales observe que la place de cette disposition dans une LFSS n'est justifiée que par l'éventuel transfert de dépenses entre la branche maladie et la branche AT-MP causé par une réduction de la sous-déclaration des maladies professionnelles dans le ressort des services concernés, lequel transfert est aussi indirect qu'hypothétique .
Si le régime agricole se distingue par des services de santé au travail financés par une cotisation employeur, celle-ci ne constitue pas une cotisation de sécurité sociale mais une cotisation recouvrée pour le compte de tiers, à l'instar du versement destiné au financement des services de mobilité.
Il reviendra au Conseil constitutionnel de vérifier la conformité de l'article avec les dispositions de l'article LO. 111-3 du code de la sécurité sociale.
La commission vous demande d'adopter cet article modifié par l'amendement qu'elle a adopté.
Article 34 bis
(nouveau)
Suppression du délai de carence en cas de temps partiel
thérapeutique
pour les non-salariés agricoles
Cet article vise à supprimer le délai de carence pour le versement des indemnités journalières en cas de reprise à temps partiel thérapeutique pour les non-salariés du régime agricole.
La commission vous demande d'adopter cet article sans modification.
I - L'extension aux non-salariés agricoles d'une mesure de la LFSS pour 2020
A. Le délai de carence en cas de temps partiel thérapeutique a été supprimé pour les seuls salariés
Aux termes de l'article L. 323-3 du code de la santé publique, un assuré social en arrêt de travail peut se voir prescrire une reprise à temps partiel pour motif thérapeutique (TPT) lorsque cette reprise est reconnue comme de nature à favoriser l'amélioration de son état de santé, ou lorsqu'il doit faire l'objet d'une rééducation ou d'une réadaptation professionnelle pour recouvrer un emploi compatible avec son état de santé. Le TPT est prescrit par le médecin traitant et doit être accepté par le médecin-conseil de l'assurance maladie. L'assuré perçoit alors une indemnité journalière (IJ) calculée de la même manière que pour un arrêt complet, mais en appliquant un écrêtement afin qu'il ne dépasse pas la perte de gain journalière résultant du passage à temps partiel 142 ( * ).
Jusqu' en 2018, le TPT ne pouvait être prescrit qu'à la suite d'un arrêt de travail à temps complet, sauf pour les patients en affection de longue durée (ALD). Cette condition a été supprimée par la LFSS pour 2019 143 ( * ) .
La LFSS pour 2020 144 ( * ) a ensuite supprimé, pour les salariés, le délai de carence de trois jours applicable pour le versement des IJ en cas de passage en TPT. Ces assurés sont désormais indemnisés dès leur premier jour de reprise du travail à temps partiel thérapeutique.
Toutefois, cette dernière mesure a expressément exclu les non-salariés agricoles . En conséquence, lorsqu'ils bénéficient d'un TPT, un délai de carence de sept jours leur est encore appliqué en application des articles L. 752-5 et D. 752-28 du code rural et de la pêche maritime.
De même, la partie réglementaire du code de la sécurité sociale prévoit l'application du délai de carence pour le versement d'IJ aux travailleurs indépendants non-agricoles.
B. Le texte vise à étendre cette mesure aux non-salariés agricoles
Introduit en séance publique à l'Assemblée nationale à l'initiative du Gouvernement, l'article 34 bis tend à étendre, par mesure d'équité, la suppression du délai de carence en TPT aux travailleurs non-salariés agricoles .
Le 1° du I supprime ainsi, à l'article L. 732-4 du code rural et de la pêche, l'exclusion de la possibilité de ne pas appliquer le délai de carence pour le versement d'IJ aux non-salariés agricoles.
Le 2° du I précise que ce délai n'est pas applicable pour le versement de l'IJ en cas de TPT.
Aux termes du II , ces dispositions s'appliquent s'applique aux arrêts de travail prescrits à compter du 1 er janvier 2021 .
Il est précisé que ce délai de carence sera également supprimé pour les autres travailleurs indépendants par voie règlementaire .
II - La position favorable de la commission
Selon les informations transmises par la direction de la sécurité sociale (DSS), l'impact financier de la mesure est évalué à moins de 100 000 euros par an, dans l'hypothèse d'une augmentation du taux de recours, pour chacune des branches maladie (AMEXA) et AT-MP (ATEXA) des non-salariés agricoles, lesquelles sont financées exclusivement par les cotisations des assurés.
Il s'agit d'une mesure de prévention des risques de désinsertion professionnelle cohérente avec les modifications apportées par les LFSS pour 2019 et 2020.
La commission vous demande d'adopter cet article sans modification.
Article 34 ter
(nouveau)
Droit des non-salariés agricoles aux indemnités
journalières maladie
en cas d'accident du travail
Cet article ouvre droit aux non-salariés agricoles ayant par ailleurs un emploi salarié, en cas d'incapacité de travail suite à un accident ou à une maladie professionnelle, au bénéfice d'une IJ maladie d'un régime salarié en complément de l'IJ AT-MP versée par le régime des exploitants agricoles.
La commission vous demande d'adopter cet article sans modification.
I - Le dispositif proposé
En cas d'accident du travail ou de maladie professionnelle survenu sur leur exploitation agricole, les non-salariés agricoles qui exercent simultanément une activité salariée ne bénéficient pas des indemnités journalières (IJ) maladie ordinaires du régime, qu'il soit général ou agricole, dont relève leur activité salariée, faute de disposition de coordination spécifique entre la branche accidents du travail et maladies professionnelles du régime des exploitants agricoles (ATEXA) et les branches maladie du régime des salariés agricoles et du régime général.
En outre, l'IJ accidents du travail-maladies professionnelles (AT-MP) qu'ils perçoivent est calculée et versée par le régime des non-salariés agricoles sur la base d'un gain forfaitaire annuel et ne tient pas compte des revenus salariés perçus 145 ( * ) .
Ces travailleurs qui se trouvent dans l'incapacité physique de continuer ou de reprendre leur activité salariée ne peuvent donc pas prétendre à une indemnisation complémentaire à ce titre.
Introduit par l'Assemblée nationale à l'initiative du Gouvernement, l'article 34 ter ouvre droit , en cas d'incapacité de travail suite à un accident ou à une maladie professionnelle, au bénéfice d'une IJ maladie au régime salarié , calculée selon les règles de ce régime et sur la base des revenus salariés , en complément de l'IJ AT-MP versée par le régime des exploitants agricoles .
Il introduit à cette fin dans le code de la sécurité sociale un nouvel article L. 172-1-1 explicitant cette mesure de coordination ( I ). Cette disposition serait applicable aux accidents du travail et aux maladies professionnelles déclarés à compter du 1 er janvier 2021 ( II ).
Les salariés et les travailleurs indépendants non agricoles bénéficiant déjà quant à eux de deux indemnités permettant de prendre en compte l'ensemble de leurs revenus cotisés, cet article vise ainsi à établir une égalité de traitement entre assurés.
II - La position favorable de la commission
Cette disposition, qui vise à remédier à une iniquité entre les non-salariés agricoles et d'autres catégories de travailleurs indépendants, est bienvenue alors que la polyactivité est de plus en plus fréquente.
Elle s'inscrit dans la continuité de l'assouplissement des conditions de recours au travail aménagé prévu par la LFSS 2020 pour les personnes relevant du régime des non-salariés victimes d'AT-MP 146 ( * ) , et va dans le même sens que la suppression du délai de carence pour les travailleurs non-salariés agricoles en temps partiel thérapeutique prévu à l'article 34 bis .
Selon les informations transmises par la direction de la sécurité sociale (DSS), l'impact financier de la mesure est estimé à 5,1 millions d'euros au total en 2021, soit 4,1 millions d'euros pour la branche maladie du régime général et 1 million d'euros pour la branche maladie du régime des salariés agricoles.
La commission vous demande d'adopter cet article sans modification.
Article 34 quater
(nouveau)
Création d'un dispositif d'IJ unique
pour les
professionnels libéraux affiliés à la CNAVPL
Cet article, vise à créer un régime d'indemnités journalières pour les professionnels libéraux.
La commission vous demande d'adopter cet article modifié d'une correction rédactionnelle.
I - Le dispositif adopté par l'Assemblée nationale : la création d'un régime d'indemnités journalières pour les professionnels libéraux à l'exception des avocats
Cet article a été introduit à l'Assemblée nationale à l'initiative du Gouvernement.
A. Une couverture principalement assurée par des assurances privées volontaires
1. Des prestations assurées de manière limitée par les régimes invalidité-décès de certaines sections
Le code de la sécurité sociale ne prévoit pas de régime obligatoire d'assurance versant des prestations maladie en espèces, soit des « indemnités journalières » pour les professions libérales.
Ainsi, parmi les travailleurs non-salariés, seuls ceux relevant de la sécurité sociale des travailleurs indépendants (artisans et commerçants) bénéficient aujourd'hui d'IJ en cas d'arrêt maladie . Ceux-ci cotisent jusqu'à deux plafonds annuels de la sécurité sociale (PASS) et touchent des prestations sur un PASS. Les prestations peuvent aller jusqu'à trois années, après un délai de carence de trois jours.
Pour les professionnels libéraux, aucun régime unique obligatoire n'existe aujourd'hui . Quatre sections professionnelles de la Caisse nationale d'assurance vieillesse des professionnels libéraux (CNAVPL) ont prévu un régime d'IJ, au-delà de 90 jours d'arrêt maladie ; il s'agit de la Carmf pour les médecins, la Carpimko pour les auxiliaires médicaux, la Cavec pour les experts-comptables et la CARCDSF pour les chirurgiens-dentistes et sages-femmes. Ces prestations sont gérées par les régimes d'invalidité-décès de ces caisses. Pour les avocats, un régime similaire existe selon les mêmes modalités, auprès de la CNBF.
En-dessous de 90 jours , les professionnels libéraux ne sont donc pas couverts, quelle que soit leur profession, par un régime obligatoire. Ils sont libres de souscrire volontairement des assurances privées pour couvrir, à titre individuel, ce risque .
Sur cette tranche, les avocats disposent de contrats collectifs de prévoyance, souscrits par les barreaux ; ils prévoient notamment des délais de carence de 8 à 30 jours selon la cause de l'arrêt.
2. Un dispositif dérogatoire durant la crise sanitaire et financé par la Cnam
Face à la crise sanitaire , le Gouvernement a mis en place un dispositif d'indemnités journalières dérogatoires pour les professionnels libéraux. Celles-ci ont été financées par l'assurance maladie .
Selon le ministère des solidarités et de la santé, du 12 mars au 24 juillet 2020, la CNAM a ainsi versé 269 millions d'euros d'indemnités journalières dérogatoires aux professionnels libéraux , dont 196 millions d'euros pour les professionnels de santé.
3. Une pérennisation proposée d'un système d'IJ réservé aux professions couvertes par la CNAVPL
À la demande d'organisations représentatives des professionnels libéraux, notamment l'Union nationale des professionnels libéraux (UNAPL), le Gouvernement a décidé de proposer un dispositif pérenne de prise en charge des IJ pour les libéraux. Celui-ci entrerait en vigueur dès 2021.
Des paramètres à définir
Les paramètres de cotisation, comme le montant des prestations, seront fixés sur proposition de la CNAVPL.
Les estimations faites par le Gouvernement indiquent qu'une cotisation de l'ordre de 0,3 % assise sur 5 PASS permettrait de financer des prestations assises sur le revenu moyen des 3 années précédentes, plafonné à 3 PASS . Comme pour les artisans et commerçants, la cotisation minimale calculée sur 40 % du PASS serait due pour ceux qui gagnent moins que ce revenu.
Ainsi, le Gouvernement estime que le montant annuel de la cotisation serait donc compris entre 51 euros , pour un assuré dont le revenu est inférieur ou égal à 40 % du PASS, et 638 euros pour un assuré dont le revenu est supérieur ou égal à 5 PASS.
Les prestations seraient elles comprises entre 22,5 euros dans le premier cas et 169 euros dans le second.
B. Un nouveau régime propre aux professions libérales
Le I modifie le livre VI du code de la sécurité sociale relatif au régime des travailleurs non-salariés.
1. Des prestations nouvelles destinées aux professions libérales et financées par une cotisation supplémentaire
Le 4° du I modifie l'article L. 622-1 et fait entrer les travailleurs indépendants relevant de la CNAVPL dans le champ des travailleurs non-salariés bénéficiant de prestations maladie en espèces.
Le 5° procède à une nouvelle rédaction de l'article L. 622-2 .
Celui-ci prévoyait une création possible pour les professionnels libéraux (du champ de la CNAVPL) et les avocats d'un régime d'IJ. Le système prévu, qui devait notamment être proposé par le Conseil de la protection sociale des travailleurs indépendants (CPSTI) comportait une disposition d'obligation d'équilibre financier peu opérationnelle.
La rédaction retenue par l'article 34 quater prévoit ainsi que les professionnels libéraux du seul champ de la CNAVPL bénéficient de prestations maladies en espèces, selon le système propre aux indépendants mais adapté par décret sur proposition de la CNAVPL .
Le quatrième alinéa de l'article nouvellement rédigé prévoit enfin un autre décret, sans compétence de la CNAVPL, devant fixer la durée maximale de versement de la prestation .
Le b) du 2° complète l'article L. 621-2 relatif aux cotisations maladie et maternité pour les professions libérales.
Il crée ainsi un alinéa prévoyant pour les professionnels relevant de la CNAVPL une cotisation supplémentaire sur les revenus d'activité, dans la limite d'un plafond.
Le 1°, le a) du 2° et le 3° procèdent à des coordinations aux articles L.621-1 et L. 621-2 du code de la sécurité sociale du fait de l'intégration des professionnels libéraux à des dispositions communes aux indépendants.
2. Un pilotage paramétrique confié à la CNAVPL, une gestion laissée au régime général
a) Une gestion par l'assurance maladie
Le cinquième alinéa de l'article L. 622-2 nouvellement rédigé par le 5° prévoit les modalités de gestion de ce nouveau régime d'indemnités journalières. Le service des prestations est ainsi confié aux CPAM et aux CGSS , une convention entre la Cnam et la CNAVPL en fixant les conditions. Cette dernière précise également le financement des frais de gestion et les modalités de contrôle médical.
b) Des contours du régime et de ses paramètres financiers définis par la CNAVPL
Aux termes du 5° , le décret fixant les adaptations propres aux professions libérales et prévu à l'article L. 622-2 dans sa nouvelle rédaction et pris sur proposition de la CNAVPL doit préciser les revenus servant au calcul de l'indemnité et le délai de carence précédant le versement de la prestation .
Concernant les paramètres financiers, le b) du 2° prévoit ainsi à l'alinéa ajouté à l'article L. 621-2 que le taux et le plafond de la cotisation supplémentaire sont fixés par décret sur proposition du conseil d'administration de la CNAVPL. Un taux minimum est prévu pour les libéraux sous le régime de la micro entreprise ou le régime déclaratif spécial.
Le 6° modifie en conséquence l'article L. 641-2 relatif aux missions de la CNAVPL.
Un nouveau rôle est ainsi attribué à la caisse par le a) , celui de proposer le taux et le plafond de la cotisation supplémentaire prévue pour les IJ, d'une part, et de proposer les paramètres de calcul des prestations , d'autre part. La caisse doit remettre annuellement un rapport de gestion et de perspectives sur cinq ans.
Le b) élargit le champ de saisine pour avis de la caisse aux dispositions législatives ou réglementaires relatives au nouveau régime.
c) Une responsabilité de l'équilibre financier attribuée à la CNAVPL
Le sixième alinéa l'article L. 622-2 nouvellement rédigé par le 5° prévoit le cas d'une rupture de l'équilibre financier entre les cotisations et les prestations servies .
Le cas échéant, le conseil d'administration de la CNAVPL est ainsi tenu de proposer une augmentation des cotisations ou une baisse des prestations ; à défaut, un décret procède au rétablissement de l'équilibre.
Le II prévoit une entrée en vigueur du dispositif au 1 er juillet 2021.
II - La position de la commission : un soutien au dispositif proposé
A. Un dispositif globalement salué malgré certaines craintes
1. Un dispositif répondant à une demande
La commission constate que ce dispositif nouveau répond à une demande d'organisations représentatives des professionnels libéraux . Aussi, ce nouveau régime et ses modalités de pilotage ont reçu un accueil favorable de la CNAVPL .
La commission n'entend donc pas remettre en cause le nouveau dispositif proposé. En outre, le financement dérogatoire par le régime général de prestations servies aux professions libérales n'avait naturellement pas vocation être pérenne.
2. Une réticence à l'augmentation des prélèvements obligatoires
Cependant, votre rapporteure a été sensible à la préoccupation des professionnels libéraux concernant la cotisation supplémentaire créée à cet article. Cette nouvelle cotisation vient accroître les prélèvements obligatoires auxquels les indépendants sont soumis.
À ce titre, le pilotage assuré par la CNAVPL semble un gage de proportionnalité des prestations - et donc des cotisations qui les financeront - aux seuls besoins des professionnels libéraux .
3. Une bonne articulation avec les régimes ou contrats existants à préciser
La commission est soucieuse de la préservation des régimes existants prévus par quatre des sections professionnelles de la CNAVPL au-delà de 90 jours.
Ainsi, la durée maximale des prestations servies par le régime créé aurait pu relever du champ des propositions du conseil d'administration de la CNAVPL , afin d'assurer la bonne articulation avec les régimes existants.
L'intention du Gouvernement est cependant bien de constituer un régime n'excédant pas des prestations servies durant les 90 premiers jours d'arrêt de travail. La commission n'a donc pas souhaité modifier la rédaction retenue à l'Assemblée nationale.
Cependant, la commission émet des réserves sur l'entrée en vigueur du nouveau régime au 1 er juillet 2021 . En effet, nombre de professionnels libéraux souscrivant des contrats individuels de prévoyance pour couvrir ce risque en-deçà de 90 jours, certains pourraient se retrouver au second semestre à payer à la fois les cotisations de leurs contrats et les cotisations du nouveau régime .
Interrogé par votre rapporteure, le Gouvernement a indiqué avoir conscience de ce problème éventuel et examiner en ce moment les conditions de résiliation de ces contrats pour leurs bénéficiaires.
B. Un schéma de gestion pertinent
Confier le pilotage de ce régime des personnels libéraux à leur caisse d'assurance vieillesse, sans que celle-ci n'en assure la gestion, peut paraître contre intuitif.
Cependant, l'intention retenue est bien d'avoir une instance de pilotage ciblant uniquement les professionnels concernés - le CPSTI n'aurait ainsi pas été pertinent - sans créer d'instance nouvelle .
Le conseil d'administration de la CNAVPL apparaît donc un choix logique , celui-ci assurant une représentation de l'ensemble des sections professionnelles concernées et donc à même de faire valoir les intérêts et besoins des différentes professions concernées.
En outre, ce nouveau régime n'a pas de lien financier ni avec la CNAVPL ni avec les sections professionnelles . Il n'aura donc pas de conséquence sur l'équilibre de ces caisses ni ne fait craindre d'atteinte aux réserves de celles-ci.
Le conseil d'administration de la CNAVPL est donc bien ici une instance de pilotage paramétrique, dont l'une des prérogatives est d'assurer le nécessaire équilibre financier du régime créé.
La commission soutient donc le schéma retenu.
C. Une extension non prévue à ce stade pour les avocats
Le Gouvernement a envisagé de créer un régime identique pour les avocats, qui serait piloté par la Caisse nationale des barreaux français (CNBF).
L'amendement déposé et adopté à l'Assemblée nationale n'intégrait cependant pas les avocats aux côtés des autres professions libérales , dans l'attente d'un avis de la Conférence nationale des barreaux sur la volonté de rejoindre le dispositif.
Réunie en assemblée générale le 29 octobre, la CNB a estimé qu'il n'était pas souhaitable de créer un tel dispositif dans le cadre du PLFSS pour 2021 . Elle s'est cependant déclarée ouverte à terme à un tel régime, pouvant éventuellement figurer au PLFSS pour 2022, sous réserve d'une analyse d'impact de cette création sur les contrats collectifs existants et le régime déjà prévu au-delà de 90 jours .
En cohérence, aucune intégration ne devrait être proposée par amendement. La commission serait favorable à un tel dispositif pour les avocats si ceux-ci en formulaient la demande.
La commission vous demande d'adopter cet article modifié par un amendement n° 172 visant à apporter une correction rédactionnelle au sein du code de la sécurité sociale.
Article 34 quinquies
(nouveau)
Expérimentation de la réalisation d'IVG
instrumentales
par les sages-femmes
Cet article, inséré à l'Assemblée nationale, propose d'autoriser, à titre expérimental, la réalisation par les sages-femmes d'interruptions volontaires de grossesse instrumentales.
La commission vous demande de supprimer cet article.
I - Le dispositif proposé
Le présent article est issu de deux amendements identiques de Mme Goulet (Modem) et de M. Aviragnet (Socialiste).
Il prévoit d'insérer un nouvel article L. 4151-4-1 dans le code de la santé publique aux termes duquel, à titre expérimental et pour une durée de trois ans, les sages-femmes pourront réaliser des interruptions volontaires de grossesse instrumentales en établissements de santé . Seules les sages-femmes ayant réalisé une formation complémentaire obligatoire et « justifiant des expériences spécifiques attendues » pourront réaliser ces actes.
Un décret devra préciser les modalités de mise en oeuvre de l'expérimentation et un arrêté du ministre de la santé fixera la liste des établissements de santé retenus pour participer à l'expérimentation à la suite d'un appel à projets national.
II - La position de la commission : suppression de l'article
Les sages-femmes ont été autorisées à pratiquer des IVG par voie médicamenteuse depuis 2016 , en vertu de la loi du 26 janvier 2016 de modernisation de notre système de santé 147 ( * ) , afin de faciliter l'accès des femmes à l'IVG. En revanche, les IGV instrumentales ne peuvent être pratiquées que par des médecins , en vertu de l'article L. 2212-2 du code de la santé publique.
Si le Conseil national de l'ordre des sages-femmes plaide pour que les sages-femmes puissent réaliser des IVG instrumentales dans les établissements de santé 148 ( * ) , afin de renforcer l'accès au droit à l'avortement, cette proposition ne fait pas l'unanimité , notamment de la part des médecins gynécologues, au regard de la technicité requise pour la pratique de ce geste endo-utérin réalisé sous anesthésie .
En outre, le dispositif proposé ne trouve pas sa place dans une loi de financement de la sécurité sociale. En effet, il résulte de la jurisprudence du Conseil constitutionnel que les mesures qui ne sont pas de nature financière, telles que celles relatives à la définition des missions et des compétences des professionnels de santé, n'ont pas de lien suffisamment direct avec l'équilibre financier de la sécurité sociale pour relever du champ de la loi de financement.
Pour ces raisons, la commission a adopté l'amendement n° 173 de la rapporteure tendant à supprimer le présent article.
La commission vous demande de supprimer cet article.
Article 34 sexies
(nouveau)
Financement par le FIR d'une expérimentation d'un
parcours
soumis à prescription médicale pour les personnes
atteintes
d'un diabète de type 2
Cet article, inséré par l'Assemblée nationale, ouvre une expérimentation de parcours pour la prise en charge globale de patients atteints de diabète.
La commission vous demande de supprimer cet article.
I - L'expérimentation d'un parcours de prise en charge globale de patients diabétiques
Cet article est issu d'un amendement de Belkhir Belhaddad et des membres du groupe La République en marche, approuvé par la commission des affaires sociales et sous-amendé par le Gouvernement pour le recentrer sur les patients ayant le plus besoin d'un accompagnement renforcé.
Il ouvre la possibilité d'expérimenter, pour trois ans, le financement par le fonds d'intervention régional (FIR) d'un parcours soumis à prescription obligatoire d'accompagnement des « personnes pour lesquelles une complication du diabète de type 2 est découverte et qui bénéficient du dispositif prévu au 3° de l'article L. 160-14 du code de la sécurité sociale » c'est-à-dire en affection de longue durée (ALD). Ce parcours comprendrait notamment un bilan d'activité physique, ainsi qu'un bilan et des consultations de suivi nutritionnels et psychologiques. Les modalités de l'expérimentation et les ARS concernées sont renvoyées à un décret.
Pour l'auteur de l'amendement, cela s'inscrit dans la continuité du forfait de prise en charge post-cancer institué en LFSS pour 2020 149 ( * ) et de l'engagement du Gouvernement, dans le cadre de la Stratégie nationale Sport Santé 2019-2024, à labelliser 500 « maisons sport-santé » d'ici 2022.
II - La position de la commission : une intention louable à laquelle les dispositifs existants suffisent à répondre
La rapporteure partage la volonté d'accompagner les patients atteints de pathologies chroniques dans une logique de parcours « de santé » et non seulement de parcours « de soins ».
À la différence du dispositif post-cancer adopté en LFSS pour 2020 (inscrit à l'article L. 1415-8 du code de la santé publique), auquel la commission avait apporté son plein soutien, il s'agit toutefois, par cet article, d'ouvrir une expérimentation dans certaines régions.
Or, si l'intention est louable, cette expérimentation pourrait s'inscrire dans le cadre général pour l'innovation au sein du système de santé ouvert par l'article 51 de la LFSS pour 2018 , qui avait vocation à renforcer la cohérence et la lisibilité des actions menées tout en renforçant leur suivi et leur évaluation. Elle vise bien, en effet, à « optimiser par une meilleure coordination le parcours de santé ainsi que la pertinence et la qualité de la prise en charge sanitaire, sociale ou médico-sociale » 150 ( * ) .
En outre, l'article 38 de la LFSS pour 2019 a ouvert le principe d'une rémunération forfaitaire des prises en charge des pathologies chroniques à l'hôpital pour deux maladies dont le diabète, répondant notamment à un objectif d'amélioration de la qualité des prises en charge. La commission avait appelé de ses voeux l'ouverture de ce financement forfaitaire au secteur ambulatoire, compte tenu notamment de l'importance des actions de prévention et d'éducation thérapeutique pour les patients diabétiques.
Afin de ne pas superposer les dispositifs, la commission a adopté un amendement n° 174 de sa rapporteure de suppression de l'article .
La commission vous demande de supprimer cet article.
Article 34 septies
(nouveau)
Expérimentation d'une consultation longue en santé
sexuelle
pour les jeunes de 15 à 18 ans
Cet article, inséré à l'Assemblée nationale, propose la mise en oeuvre à titre expérimental d'une consultation longue en santé sexuelle pour les assurés âgés de 15 à 18 ans, financée par l'assurance maladie.
La commission vous demande de supprimer cet article.
I - Le dispositif proposé
Le présent article, inséré à l'Assemblée nationale, est issu d'un amendement de Mme Fabre (LaRem), sous-amendé par la Gouvernement.
Il prévoit qu' à titre expérimental et pour une durée d'un an , l'État pourra autoriser le financement par l'assurance maladie d'une consultation longue en santé sexuelle pour les assurés âgés de quinze à dix-huit ans . Cette consultation pourra être réalisée par un médecin généraliste, un gynécologue ou une sage-femme.
Le dispositif sera autorisé par l'État sur certains territoires et bénéficiera, comme le précise l'objet du sous-amendement du Gouvernement, d'un financement de la Caisse nationale de l'assurance maladie via le fonds de l'innovation pour le système de santé mentionné à l'article L. 162-31-1 du code de la sécurité sociale.
II - La position de la commission : suppression de l'article
Le dispositif proposé viendrait s'ajouter à plusieurs dispositifs existants :
(1) Les assurées mineures bénéficient d'une prise en charge intégrale de l'assurance maladie pour les frais d'acquisition de certains contraceptifs et pour les consultations d'un médecin ou d'une sage-femme relatives à la contraception 151 ( * ) . Parmi ces consultations figure notamment la première consultation de contraception et de prévention des infections sexuellement transmissibles dont peuvent bénéficier les jeunes filles de 15 à 18 ans 152 ( * ) . L'expérimentation proposée aurait donc pour effet d'étendre, dans certains territoires, cette consultation aux garçons âgés de 15 à 18 ans.
(2) Dans le cadre des vingt examens médicaux obligatoires de l'enfant, les mineurs bénéficient d'un examen médical obligatoire entre l'âge de 15 et 16 ans. 153 ( * )
(3) Plusieurs conseils régionaux, en lien avec les agences régionales de santé, ont mis en place des dispositifs appelés « pass santé jeunes » qui offrent notamment aux jeunes un accompagnement en matière de santé sexuelle 154 ( * ) .
La mesure proposée s'inspire de l'un des axes de la stratégie nationale de santé sexuelle 2018-2020 initiée par le Gouvernement et qui entendait transformer la consultation relative à la contraception et aux IST en consultation longue en santé sexuelle relative à tous les jeunes, afin de l'étendre aux garçons. Néanmoins, l'expérimentation proposée est d'un portée bien plus limitée : elle ne s'appliquerait que sur certains territoires et pour une durée d'un an seulement , ce qui parait peu pour évaluer ensuite l'opportunité de sa généralisation.
En conséquence, la rapporteure considère qu'il n'est pas opportun d'adopter une mesure qui s'ajouterait à plusieurs dispositifs déjà existants sans améliorer significativement la santé des jeunes, au regard de sa portée relativement limitée.
La commission a donc adopté un amendement n° 175 tendant à supprimer le présent article.
La commission vous demande de supprimer cet article.
* 61 Rapport de la concertation grand âge et autonomie « Grand âge, le temps d'agir », mars 2019.
* 62 Plan de mobilisation nationale en faveur de l'attractivité des métiers du grand âge », octobre 2019.
* 63 Recours en annulation du décret du 15 mai 2009 déposé devant le Conseil d'État le 16 juillet 2019, par l'AD-PA, APF France handicap, l'Uniopss et l'UNA.
* 64 Évaluation de la dette des établissements publics de santé et des modalités de sa reprise - IGAS.
* 65 Loi n° 2019-1446 du 24 décembre 2019 de financement de la sécurité sociale pour 2020. Le décret d'application n'est pas encore publié mais devrait l'être d'ici la fin de l'année.
* 66 Notamment composé d'un « forfait accueil et traitement des urgences » dû pour chaque passage non suivi d'une hospitalisation et d'un « forfait annuel urgences » pour les 9 000 premiers passages, avec des suppléments au-delà par tranches de 2 500 passages.
* 67 Ces dispositions sont codifiées à l'article L. 162-22-8-2 du code de la sécurité sociale.
* 68 D'après les précisions apportées par la DGOS, si le passage aux urgences est suivi d'une hospitalisation au sein du même établissement, la participation du patient sera assise sur les seuls frais liés à l'hospitalisation ; si l'hospitalisation a lieu dans un autre établissement, le patient devra s'acquitter du FPU pour son passage aux urgences ainsi que des frais liés à son hospitalisation dans le second établissement.
* 69 Sont concernés les départements des Bouches-du-Rhône, de la Haute-Garonne et de l'Isère intégrant certains secteurs de la Drôme. Une seconde vague d'expérimentations a concerné les départements de la Savoie, du Var, de la Charente-Maritime et de l'Allier.
* 70 Cf. son article 66.
* 71 Visant à corriger les effets négatifs du modèle de financement historique de ces activités (sur la base d'un prix de journée pour le secteur privé ou d'une dotation pour le secteur public), le nouveau modèle, commun aux établissements publics comme privés, combine des recettes liées à l'activité et une dotation forfaitaire visant à sécuriser de manière pluriannuelle le financement des établissements, ainsi que des financements complémentaires forfaitaires.
* 72 Les recettes liées aux molécules onéreuses, à la dotation IFAQ et aux missions d'intérêt général (MIG) pérennes sont néanmoins exclues du périmètre sécurisé.
* 73 Ce dispositif concernait quatre pathologies : le diabète
* 74 Ces indicateurs portent sur le taux de recours : à une ambulance ; à la prescription d'inhibiteur de pompe à proton ; à la prescription des perfusions à domicile ; aux examens pré-anesthésiques pour la chirurgie mineure.
* 75 « Les urgences hospitalières, miroir des dysfonctionnements de notre système de santé », rapport d'information n° 685 (2016-2017) de Laurence Cohen, Catherine Génisson et René-Paul Savary, commission des affaires sociales, 26 juillet 2017.
* 76 Cette dotation nationale, financée par la caisse nationale d'assurance maladie (CNAM), est déterminée chaque année par l'État en fonction de l'objectif national des dépenses d'assurance maladie (Ondam) puis répartie en dotations régionales.
* 77 « La prise en charge à l'hôpital des femmes victimes de violence : éléments en vue d'une modélisation », Inspection générale des affaires sociales, mai 2017.
* 78 S'y ajoutent en outre des dotations transférées du FIR pour un montant total de la dotation nationale MIGAC de 7 milliards d'euros pour 2019 (arrêté du 6 mars 2019).
* 79 Rapport au Parlement sur le financement des établissements de santé remis en application de l'article L. 162-23-14 du code de la sécurité sociale, 2020.
* 80 191,6 millions d'euros ont ainsi été dédiés en 2019, notamment, à la prise en charge des patients en situation de précarité par des équipes hospitalières.
* 81 Cf. notamment l'arrêté du 18 juin 2019 fixant la liste des structures, des programmes, des actions, des actes et des produits financés au titre des missions d'intérêt général mentionnées aux articles D. 162-6 et D. 162-7 du code de la sécurité sociale ainsi que la liste des missions d'intérêt général financées au titre de la dotation mentionnée à l'article L. 162-23-8.
* 82 Articles L. 80 A et L. 80 B du livre des procédures fiscales.
* 83 Article L. 243-6-1 du code de la sécurité sociale.
* 84 Instruction n° DGOS/R1/DSS/1A/2020/52 du 10 septembre 2020 relative à la gradation des prises en charge ambulatoires réalisées au sein des établissements de santé ayant des activités de médecine, chirurgie, obstétrique et odontologie ou ayant une activité d'hospitalisation à domicile.
* 85 D'après les indications transmises à la rapporteure, la modification envisagée aurait pour objet de renvoyer les modalités à un arrêté.
* 86 Conclusions du Ségur de la santé - dossier de presse, juillet 2020.
* 87 À l'exclusion des hôpitaux de proximité qui exercent une activité de médecine mais disposent d'un mode de financement déjà dérogatoire incluant une garantie pluriannuelle de financement.
* 88 Comme l'a relevé la fédération de l'hospitalisation privée, la notion de médecine est un concept très large, allant d'une médecine technique, de bilan, post urgences ou encore de suivi et de prise en charge de patients atteints de pathologies chroniques. Selon elle un financement mixte des activités de médecine ne peut avoir un sens que pour les seuls patients ayant une pathologie chronique.
* 89 Proposition de loi n° 548 (2010-2011) présentée par Muguette Dini, Sénat, 24 mai 2011.
* 90 Loi n° 2013-1118 du 6 décembre 2013 autorisant l'expérimentation des maisons de naissance.
* 91 Décret n° 2015-937 du 30 juillet 2015 relatif aux conditions de l'expérimentation des maisons de naissance.
* 92 Le projet de maison « Premier cri » autorisée à Vitry-sur-Seine (Val de Marne) n'a jamais démarré, en raison d'une projection financière non équilibrée d'après les indications transmises à la rapporteure.
* 93 Loi n° 2020-734 du 17 juin 2020 relative à diverses dispositions liées à la crise sanitaire, à d'autres mesures urgentes ainsi qu'au retrait du Royaume-Uni de l'Union européenne.
* 94 Rapport d'étude sur la qualité des soins prodigués en maisons de naissance en France, analyse des données de l'année 2018 par le groupe de recherche sur les maisons de naissance, novembre 2019.
* 95 Il existe notamment plus de 150 maisons de naissance aux États-Unis (la première a ouvert ses portes à New York en 1975), 169 au Royaume-Uni, une centaine en Allemagne et 25 en Suisse.
* 96 Ce GHM comptabilise 158 795 séjours en 2017 contre 1 389 seulement pour le GHM « accouchement unique par voie basse chez une primipare, de très courte durée » d'après l'étude médico-économique conduite par le cabinet GOHVE.
* 97 D'autres amendements de même objet étaient présentés par d'autres groupes.
* 98 Pour mémoire, l'article autorisant l'expérimentation adopté dans le cadre du PLFSS pour 2011 avait été censuré par le Conseil constitutionnel en raison de son effet trop indirect sur les dépenses de l'assurance maladie.
* 99 https://www.has-sante.fr/jcms/c_2583281/fr/criteres-d-eligibilite-des-patients-a-un-hebergement-a-proximite-d-un-etablissement-de-sante-rapport-d-orientation
* 100 Décret n° 2016-1703 du 12 décembre 2016 relatif à la mise en oeuvre de l'expérimentation des hébergements temporaires non médicalisés de patients.
* 101 Arrêté du 2 février 2017 portant avis d'appel à projet et fixant la composition du dossier et les modalités de candidature pour intégrer la liste des établissements de santé retenus pour participer à l'expérimentation des hébergements temporaires non médicalisés de patients.
* 102 Arrêté du 6 juillet 2017 fixant la liste des établissements de santé autorisés à proposer à titre expérimental un hébergement temporaire non médicalisé de patients.
* 103 Ces dispositions ont été introduites par l'article 52 de la loi n° 2019-1446 du 24 décembre 2019 de financement de la sécurité sociale pour 2020.
* 104 Réponse à la question écrite n° 12825 de M. Michel Dagbert, JO Sénat du 20 février 2020.
* 105 Études et résultats de la direction de la recherche, des études, de l'évaluation et des statistiques, n° 1162, septembre 2020.
* 106 Ordonnance n° 2020-428 du 15 avril 2020 portant diverses dispositions sociales pour faire face à l'épidémie de covid-19.
* 107 Ordonnance n° 2020-737 du 17 juin 2020 modifiant les délais applicables à diverses procédures en matière sociale et sanitaire afin de faire face aux conséquences de la propagation de l'épidémie de covid-19.
* 108 Cf. compte rendu de l'audition du président et du directeur de la Cnam devant la commission des affaires sociales le 14 octobre 2020.
* 109 Cf. notamment le rapport d'information n° 686 (2016-2017), « Accès aux soins : promouvoir l'innovation en santé dans les territoires », de Jean-Noël Cardoux et Yves Daudigny, 26 juillet 2017.
* 110 Cf. notamment le rapport de l'IGAS de 2017 sur l'évaluation de la généralisation tu tiers payant, qui notait qu'« en part complémentaire, des freins techniques demeurent à une pratique simple, rapide et fiable du tiers payant ». Ce sujet a été évoqué en outre à l'occasion des débats sur la proposition de loi relative à la résiliation infra-annuelle des contrats de complémentaire santé, avec l'introduction d'un article visant à s'assurer de la diffusion des services numériques de consultation des droits en matière de complémentaire santé aux fins de mise en oeuvre du tiers payant (article 4 de la loi n° 2019-733 du 14 juillet 2019).
* 111 Loi n° 71-525 du 3 juillet 1971 relative aux rapports entre les caisses d'assurance maladie et les praticiens et auxiliaires médicaux.
* 112 L'accord-cadre interprofessionnel, signé le 10 octobre 2018 entre l'UNCAM et l'UNPS, est paru au JO du 7 avril 2019. Il a été contresigné par 24 organisations syndicales représentatives des professions concernées.
* 113 Art. L. 162-1-13 du code de la sécurité sociale.
* 114 Articles R. 162-54 et R. 162-54-1 du code de la sécurité sociale.
* 115 Arrêté du 20 octobre 2016 portant approbation de la convention nationale organisant les rapports entre les médecins libéraux et l'assurance maladie signée le 25 août 2016.
* 116 Selon l'annexe 9 au PLFSS, page 188.
* 117 Proposition de loi visant à renforcer le droit à l'avortement, n° 3292, déposée le 25 août 2020.
* 118 Art. L. 162-4-5 du code de la sécurité sociale.
* 119 Art. L. 861-3 du code de la sécurité sociale.
* 120 Art. L. 251-2 du code de l'action sociale et des familles.
* 121 Art. L. 160-14 du code de la sécurité sociale.
* 122 Art. D. 132-1 à D. 132-5 du code de la sécurité sociale et circulaire CNAM n° 49/2003 du 14 mars 2003 relative aux modalités de prise en charge des IVG des mineures sans consentement parental ; préservation de l'anonymat dans les circuits d'échange.
* 123 Circulaire DGS/DHOS/DSS/DREES n° 2004-569 du 26 novembre 2004 relative à l'amélioration des conditions de réalisation des interruptions volontaires de grossesse : pratique des IVG en ville et en établissement de santé.
* 124 Ces dispositions prévues à l'article L. 162-9 du code de la sécurité sociale sont également rendues possibles pour les chirurgiens-dentistes libéraux, sans traduction conventionnelle à ce jour.
* 125 Loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019 - Article 51.
* 126 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé - Article 83.
* 127 La généralisation obligatoire du tiers payant au 30 novembre 2017 prévue par la loi du 26 janvier 2016 a en effet été abrogée par l'article 63 de la LFSS pour 2018.
* 128 Loi n° 2011-867 du 20 juillet 2011 relative à l'organisation de la médecine du travail.
* 129 Art. R. 4624-10 du code du travail.
* 130 Art. L. 4624-1 du code du travail.
* 131 Cette périodicité est déterminée par le médecin du travail et ne peut être supérieure à quatre ans (art. R. 4624-25 du code du travail).
* 132 Art. R. 4624-31 du code du travail.
* 133 Art. R. 4624-29 du code du travail.
* 134 Art. L. 4624-3 du code du travail.
* 135 Art. R. 717-18-1 du code rural et de la pêche maritime.
* 136 Art. D. 717-33 du code rural et de la pêche.
* 137 Cf. rapport IGAS n° 2019-070R1, « Évaluation des services de santé au travail interentreprises (SSTI) », annexe 4, février 2020.
* 138 Cf. rapport IGAS, annexe 4.
* 139 En pratique, les infirmiers des services SST réalisent actuellement une visite intermédiaire, deux ans après le dernier examen périodique, dans le cadre de ce suivi renforcé.
* 140 Cet article prévoit que « les professionnels de santé travaillant en équipe peuvent s'engager, à leur initiative, dans une démarche de coopération pour mieux répondre aux besoins des patients. Par des protocoles de coopération, ils opèrent entre eux des transferts d'activités ou d'actes de soins ou de prévention ou réorganisent leurs modes d'intervention auprès du patient. Les protocoles de coopération précisent les formations nécessaires à leur mise en oeuvre. Le patient est informé des conditions de sa prise en charge dans le cadre d'un protocole de coopération. »
* 141 Rapport d'information Sénat n° 10 (2019-2020) de M. Stéphane Artano et Mme Pascale Gruny, fait au nom de la commission des affaires sociales, déposé le 2 octobre 2019.
* 142 Art. R. 323-3 du code de la sécurité sociale.
* 143 Loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019 - Art. 50.
* 144 Loi n° 2019-1446 du 24 décembre 2019 de financement de la sécurité sociale pour 2020 - Art. 85.
* 145 Cette IJ, versée à partir du huitième jour d'arrêt, s'élève en 2020 à 21,46 euros par jour les 28 premiers jours indemnisés, puis à 28,61 euros à partir du 29 e jour.
* 146 Loi n° 2019-1446 du 24 décembre 2019 de financement de la sécurité sociale pour 2020 - Article 85.
* 147 Art. 127 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 148 http://www.ordre-sages-femmes.fr/actualites/plaidoyer-du-cnosf-pour-une-pleine-competence-orthogenique-des-sages-femmes/
* 149 Cf. article 59 de la LFSS pour 2020.
* 150 Selon le cadre prévu à l'article L. 162-31-1 du code de la sécurité sociale.
* 151 Art. L. 160-14 du code de la sécurité sociale.
* 152 Mise en place depuis le 1 er novembre 2017 par la convention médicale du 23 oct. 2016.
* 153 Art. L. 2132-2 et R. 2132-1 du code de la santé publique ; arrêté du 26 février 2019 relatif au calendrier des examens médicaux obligatoires de l'enfant.
* 154 Voir par exemple : http://www.pass-santejeunes-bourgogne-franche-comte.org/ ou https://www.maregionsud.fr/aides-et-appels-a-projets/detail/pass-sante-jeunes