N° 14
SÉNAT
SESSION ORDINAIRE DE 2007-2008
|
Annexe au procès-verbal de la séance du 3 octobre 2007 |
RAPPORT D'INFORMATION
FAIT
au nom de la commission des Affaires sociales (1) sur la démographie médicale ,
Par M. Jean-Marc JUILHARD,
Sénateur.
(1) Cette commission est composée de : M. Nicolas About, président ; MM. Alain Gournac, Louis Souvet, Gérard Dériot, Jean-Pierre Godefroy, Mme Claire-Lise Campion, MM. Bernard Seillier, Jean-Marie Vanlerenberghe, Mme Annie David, vice-présidents ; MM. François Autain, Paul Blanc, Jean-Marc Juilhard, Mmes Anne-Marie Payet, Gisèle Printz, secrétaires ; Mme Jacqueline Alquier, MM. Jean-Paul Amoudry, Gilbert Barbier, Pierre Bernard-Reymond, Daniel Bernardet, Mme Brigitte Bout, MM. Jean-Pierre Cantegrit, Bernard Cazeau, Mmes Isabelle Debré, Christiane Demontès, Sylvie Desmarescaux, Muguette Dini, M. Claude Domeizel, Mme Bernadette Dupont, MM. Michel Esneu, Jean-Claude Etienne, Guy Fischer, Jacques Gillot, Francis Giraud, Mmes Françoise Henneron, Marie-Thérèse Hermange, Gélita Hoarau, Annie Jarraud-Vergnolle, Christiane Kammermann, MM. Marc Laménie, Serge Larcher, André Lardeux, Dominique Leclerc, Mme Raymonde Le Texier, MM. Roger Madec, Jean-Pierre Michel, Alain Milon, Georges Mouly, Mmes Catherine Procaccia, Janine Rozier, Michèle San Vicente-Baudrin, Patricia Schillinger, Esther Sittler, MM. Alain Vasselle, François Vendasi.
|
Optimiser les mesures déjà prises 1. Évaluer l'efficacité des dispositifs tendant à réduire les inégalités territoriales en matière d'accès aux soins ; 2. Recenser les besoins en professionnels de santé du secteur médico-social ; 3. Simplifier les démarches administratives pour l'obtention des aides à l'installation ; 4. Développer la télémédecine ; 5. Promouvoir des actions innovantes en matière de transports afin de favoriser l'accès du patient aux médecins ; 6. Favoriser l'installation des centres de santé dans les zones sous-médicalisées par l'attribution des aides accordées aux médecins libéraux ; 7. Permettre aux partenaires conventionnels de réguler les installations dans les zones médicalement surdotées ; Sensibiliser les étudiants et les jeunes médecins 8. Mieux informer les étudiants en médecine sur les mécanismes d'aides à l'installation ; 9. Transformer l'examen classant national (ECN) en examen régional et rééquilibrer la répartition des postes dans chaque université suivant l'existence ou non de zones sous-médicalisées ; 10. Organiser dans chaque région une journée d'information sur les carrières médicales destinée à présenter les besoins régionaux en matière d'offres de soins ; 11. Encourager les stages de médecine générale en zone sous-médicalisée ; 12. Revaloriser la rémunération des maîtres de stage en zone sous-médicalisée ; Compléter l'organisation de l'offre de soins : la maison de santé pluridisciplinaire 13. Définir un label « maison de santé » ; 14. Recenser les dispositifs d'aides à l'installation et au fonctionnement versés aux maisons de santé ; 15. Expérimenter un contrat propre aux maisons de santé leur permettant de mener des actions de prévention et d'éducation thérapeutique. |
AVANT-PROPOS
Mesdames, Messieurs,
Le nombre de médecins en exercice n'a jamais été aussi élevé et pourtant , les disparités entre régions deviennent trop importantes pour assurer un accès à des soins de qualité sur l'ensemble du territoire : on constate, par exemple, un écart de 1 à 3 entre le nombre de médecins installés dans le Pas-de-Calais et ceux exerçant dans les Alpes-Maritimes.
Cette situation s'aggravera dans les années à venir . On prévoit une réduction du nombre de médecins en activité causée, d'une part, par une baisse de l'offre en raison du nombre insuffisant d'étudiants en formation et de nombreux départs en retraite, d'autre part, par le vieillissement de la population.
Conscient de ce risque de pénurie, le gouvernement a concentré ses efforts sur les médecins dont la situation démographique est la plus critique au sein des professionnels de santé, et même plus particulièrement sur les médecins généralistes, les plus impliqués dans la prise en charge de premier recours.
Depuis trois ans, des mesures ont été prises pour agir aux différentes étapes qui vont de la formation à l'installation des médecins. Elles visent à augmenter le nombre d'étudiants en formation et à inciter les médecins à s'installer dans les zones sous-médicalisées.
Quelles améliorations faut-il en attendre ? Comment apporter à cette démographie médicale en crise les solutions qui permettent d'offrir à nos concitoyens un égal accès aux soins sur l'ensemble du territoire ?
Tel est l'objet du présent rapport.
I. RÉDUCTION DE L'OFFRE DE SOINS : UN CONSTAT INQUIÉTANT
L'attention des pouvoirs publics a été attirée sur une possible pénurie de professionnels de santé dès le milieu des années quatre-vingt-dix . Cette prise de conscience est survenue brutalement, à l'issue d'une période où le discours dominant faisait état d'une abondance, voire d'un excès de médecins.
Le Gouvernement a fait de ce thème de la pénurie une priorité de sa politique sanitaire au début des années 2000. C'est à cette époque que Jean-François Mattei, alors ministre chargé de la santé, a procédé à la création de l'observatoire national de la démographie des professions de santé (ONDPS), dispositif d'analyse jusqu'alors inexistant.
Sa première mission a été de recenser les effectifs et d'établir un audit dans le domaine de la démographie médicale. Sur la base de ces travaux, les pouvoirs publics ont été en mesure d'élaborer une première série de réponses pour anticiper la crise de la démographie médicale.
A. LA CRISE DE LA DÉMOGRAPHIE MÉDICALE PRÉSENTE UNE DOUBLE DIMENSION
1. La perspective d'une pénurie de professionnels de santé
L'hypothèse d'une pénurie à venir des professionnels de santé, et plus particulièrement des médecins, paraît d'autant plus paradoxale que les praticiens en activité n'ont jamais été aussi nombreux en France (on comptait 207 277 médecins au 1 er janvier 2006 contre 186 000 il y a vingt ans). Elle s'explique par les déséquilibres de la pyramide démographique qui vont provoquer une réduction du nombre de médecins en exercice par rapport à la population à prendre en charge. Situation aggravante, le vieillissement de la population se traduira très probablement par une demande de soins plus importante.
a) Des variations d'effectifs imputables aux pouvoirs publics
L'action sur le numerus clausus a longtemps constitué le seul mécanisme employé par les pouvoirs publics pour agir sur le niveau de l'offre de soins . La création de ce dispositif en 1971 visait à répondre au souhait des autorités sanitaires de maîtriser la démographie médicale.
Supérieur à 8 000 dans le courant des années soixante-dix, le nombre de postes offerts aux étudiants est demeuré élevé jusqu'au début des années quatre-vingt.
A partir de 1983, le nombre de postes ouverts à la fin de la première année des études de médecine a été régulièrement abaissé jusqu'à atteindre son niveau le plus bas en 1993 (3 500 postes ouverts).
Sous l'effet de cette politique , l'effectif des médecins libéraux n'a fait que croître jusque dans les années quatre-vingt-dix , augmentant de 4,4 % en moyenne au cours de la période 1961-1990 (3,7 % pour les omnipraticiens et 5,6 % pour les spécialistes). Il s'est depuis stabilisé, l'augmentation du nombre de médecins (0,4 % sur la période 1991-2004) étant proche du taux de croissance de la population (0,5 %).
|
Evolution de la densité médicale française entre 1985 et 2004 |
|||||
|
Unité : nombre de médecins pour 100 000 habitants |
|||||
|
Année |
1985 |
1990 |
1995 |
2000 |
2004 |
|
Densité des généralistes |
151 |
162 |
163 |
162 |
166 |
|
Densité des spécialistes |
115 |
144 |
159 |
170 |
173 |
|
Total densité médicale |
266 |
306 |
322 |
332 |
339 |
|
Source : Conseil national de l'ordre des médecins |
|||||
Mais, à compter de 2007, les installations sont moins nombreuses du fait de la politique de réduction du nombre d'étudiants en médecine.
Parallèlement, les cessations d'activité vont aller croissant au cours des années à venir passant, selon les statistiques publiées par le Haut Comité pour l'avenir de l'assurance maladie, de 4 000 par an aujourd'hui à près de 9 000 entre 2010 et 2015 1 ( * ) . Ces départs concernent les promotions de médecins des années soixante-dix qui ont bénéficié de numerus clausus élevés.
b) Le scénario des quinze prochaines années
Pour évaluer l'impact de ce double mouvement sur l'évolution du nombre de médecins en activité à l'horizon 2025, les services du ministère de la santé ont élaboré un scénario prospectif.
Etabli en 2002 et réactualisé en 2004, ce scénario retient l'hypothèse d'un numerus clausus fixé à 7 000 à compter de 2006, puis stabilisé à ce niveau pour les années suivantes, et d'un âge de départ à la retraite à soixante-quatre ans. Il suppose constants et identiques les comportements des médecins et étudiants observés dans les années les plus récentes en termes de redoublement, de choix de spécialité, d'installation et de cessation d'activité.
Sur ces bases, trois phases peuvent être distinguées :
- jusqu'en 2007, le nombre de médecins en activité demeure stable ;
- de 2008 à 2015, les cessations d'activité sont supérieures aux installations et le déficit s'accroît progressivement. Pendant cette période, les modifications de numerus clausus n'auront aucune influence sur le nombre de médecins en activité ;
- à compter de 2016, le nombre d'installations croît plus rapidement que celui des cessations d'activité, mais il faut attendre 2025 pour que le nombre d'entrées soit égal à celui des sorties.
Entrées et sorties par année projetée
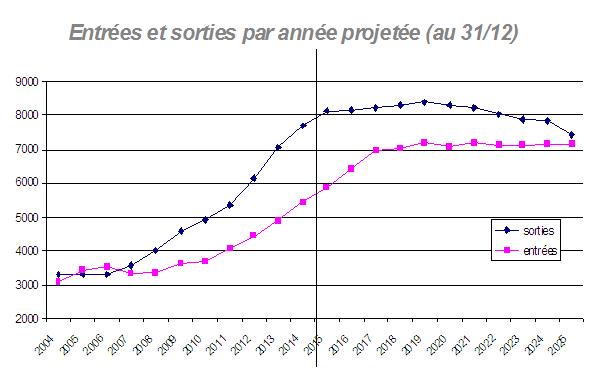
Source : ONDPS
« Ce scénario conclut à la baisse du nombre total de médecins en activité de 9,4 % entre 2006 et 2025 (soit 21 000 médecins de moins) .
« La densité médicale diminuerait de 15,6 %, passant de 336 médecins pour 100 000 habitants à 283 pour 100 000. Elle retrouverait ainsi en 2025 un niveau proche de celui du milieu des années quatre-vingt 2 ( * ) ».
Ce tableau déjà sombre pourrait être encore aggravé par des tendances dont l'évolution reste mal connue, notamment la féminisation du corps médical.
Selon l'ONDPS : « jusqu'à présent, les femmes privilégient en effet l'exercice salarié, ce qui conduirait, puisque leur nombre s'accroîtrait fortement, à concentrer la majeure partie de la baisse à venir des effectifs sur l'exercice libéral, si leur comportement se maintenait à l'identique. Les projections réalisées avec le modèle du ministère de la santé mettent ainsi en évidence, sous l'hypothèse de constance des comportements passés, que le nombre de médecins libéraux chuterait en un peu plus de vingt ans de 15 %, passant de 122 300 en 2002 à 103 800 en 2025, alors que la diminution serait quasi nulle pour les hospitaliers, dont le nombre passerait de 59 000 en 2002 à 58 800 en 2025. »
2. Des inégalités de répartition territoriale en matière d'offre de soins
La baisse prévisible des effectifs de médecins en activité aura pour effet d'accentuer les inégalités d'accès aux soins déjà présentes sur l'ensemble du territoire. Les travaux de l'ONDPS ont en effet permis de constater que les écarts de densité médicale par rapport à la population globale « après avoir diminué de façon significative entre 1985 et 1995, apparaissent globalement stables depuis cette date 3 ( * ) ». Cette situation traduit l'absence de politique efficace en matière d'installation des professionnels de santé.
Ce qui a changé, ce sont la structure d'âge des populations, les modes de prise en charge des pathologies et des patients et le niveau d'exigence des populations en matière sanitaire . De sorte qu'une offre de soins adaptée doit maintenant apporter une réponse satisfaisante aux besoins d'une population dont les caractéristiques, l'espérance de vie sans incapacité et les attentes sont différentes de ce qu'elles étaient il y a trente ans.
a) Des écarts importants de densité médicale
La répartition territoriale de l'offre de soins se présenterait comme suit en 2004 :
La densité moyenne des médecins généralistes au niveau national est de 166 pour 100 000 habitants. La niveau régional le plus fort est constaté dans la région Provence-Alpes-Côte-d'Azur (194 pour 100 000), ainsi qu'en Ile-de-France et en Languedoc-Roussillon. A l'opposé, les régions qui présentent les plus faibles densités sont les régions Centre (137 pour 100 000), Haute et Basse-Normandie, et Picardie.
|
Effectifs et densité des médecins par
région (généralistes/spécialistes)
|
||||||
|
Régions |
Effectif total de médecins |
Densité |
Généralistes |
Spécialistes |
||
|
Effectif |
Densité |
Effectif |
Densité |
|||
|
Alsace |
6 169 |
345 |
2 961 |
166 |
3 208 |
180 |
|
Aquitaine |
10 597 |
354 |
5 071 |
169 |
5 526 |
184 |
|
Auvergne |
3 944 |
297 |
2 143 |
162 |
1 801 |
136 |
|
Bourgogne |
4 596 |
283 |
2 483 |
153 |
2 113 |
130 |
|
Bretagne |
9 213 |
308 |
4 677 |
156 |
4 536 |
152 |
|
Centre |
6 653 |
268 |
3 394 |
137 |
3 259 |
131 |
|
Champagne-Ardenne |
3 726 |
276 |
2 019 |
149 |
1 707 |
126 |
|
Corse |
943 |
353 |
492 |
184 |
451 |
169 |
|
Franche-Comté |
3 316 |
292 |
1 749 |
154 |
1 567 |
138 |
|
Ile-de-France |
47 663 |
426 |
20 842 |
186 |
26 821 |
240 |
|
Languedoc-Roussillon |
9 051 |
377 |
4 455 |
186 |
4 596 |
192 |
|
Limousin |
2 405 |
336 |
1 292 |
180 |
1 113 |
155 |
|
Lorraine |
6 924 |
296 |
3 547 |
152 |
3 377 |
144 |
|
Midi-Pyrénées |
9 682 |
367 |
4 682 |
177 |
5 000 |
189 |
|
Nord-Pas-de-Calais |
11 895 |
293 |
6 611 |
163 |
5 284 |
130 |
|
Basse-Normandie |
3 979 |
275 |
2 028 |
140 |
1 951 |
135 |
|
Haute-Normandie |
4 876 |
270 |
2 511 |
139 |
2 365 |
131 |
|
Pays de la Loire |
9 226 |
278 |
4 817 |
145 |
4 409 |
133 |
|
Picardie |
4 826 |
256 |
2 670 |
142 |
2 156 |
114 |
|
Poitou-Charentes |
4 927 |
294 |
2 670 |
159 |
2 257 |
135 |
|
Provence-Alpes-Côte d'Azur |
19 475 |
417 |
9 045 |
194 |
10 430 |
223 |
|
Rhône-Alpes |
19 401 |
333 |
9 488 |
163 |
9 913 |
170 |
|
France métropolitaine |
203 487 |
339 |
99 647 |
166 |
103 840 |
173 |
|
Source : estimations au 1 er janvier 2004 - Insee |
||||||
Une étude menée sur les cinq professions les plus importantes sur le plan numérique (infirmières, médecins, pharmaciens, dentistes et masseurs-kinésithérapeutes) place les régions Picardie, Champagne-Ardenne, Haute et Basse-Normandie parmi celles les moins bien pourvues.
« Le constat souvent évoqué, de la plus facile accessibilité aux soins au sud qu'au nord se trouve très largement confirmé. 4 ( * ) ». Et, comme l'a souligné le Haut Conseil pour l'avenir de l'assurance maladie, cette « disparité de densité dans l'installation ne peut pas être justifiée par les différences que l'on constate entre les populations (âge, pathologies dominantes, etc.) 5 ( * ) ».
b) Le ciblage des zones en difficulté
En 2004, un groupe de travail réunissant les unions régionales des caisses d'assurance maladie (Urcam), la caisse nationale d'assurance maladie (Cnam), la mutualité sociale agricole (MSA) et la caisse nationale d'assurance maladie et maternité des travailleurs non salariés des professions non agricoles (Canam) s'est attaché à cibler les zones en difficulté et les zones fragiles au regard de l'offre de généralistes en France métropolitaine .
Le territoire national a été découpé en 7 442 « zones de recours », une zone étant définie comme le bassin d'attraction des généralistes exerçant dans une commune, avec un seuil minimal de population de 1 500 habitants. Ce découpage a été préféré au découpage cantonal, plus hétérogène en termes de population.
Pour approfondir l'analyse, plusieurs indicateurs ont été retenus :
- l'activité moyenne des généralistes de la zone (consultations et visites), la proportion de médecins effectuant plus de 7 500 actes dans l'année, ainsi que la proportion de médecins de plus de soixante ans étant considérées comme un critère spécifique de fragilité ;
- les consultations et visites des personnes de soixante-quinze ans et plus (à cet âge, une consommation faible traduit un problème d'accès aux soins) ;
- les déplacements hors de la zone pour se faire soigner, de manière générale et pour les plus de soixante-quinze ans (des déplacements importants pouvant signaler un problème d'accès aux soins dans la zone).
Sur la base de ces critères une zone est considérée comme problématique dès lors qu' elle combine une densité faible, une forte activité des praticiens en exercice et un recours aux soins peu important . Une distinction supplémentaire a été établie entre les zones fragiles et les zones en difficulté en fonction de l'écart existant entre les indicateurs retenus et la moyenne nationale.
|
Caractéristiques des zones |
||||
|
Ensemble |
Zones sans problème |
Zones fragiles |
Zones en difficulté |
|
|
Nombre de zones concernées |
7 442 |
6 799 |
524 |
119 |
|
Population concernée |
59 518 395 |
56 099 678 |
2 042 266 |
376 451 |
|
% de population |
100 % |
95,9 % |
3,5 % |
0,6 % |
|
Nombre moyen d'habitants |
7 863 |
8 251 |
3 897 |
3 163 |
|
Effectif des généralistes actifs au 31 décembre 2002 |
54 405 |
53 065 |
1 192 |
148 |
|
Nombre d'actes moyen par généraliste |
5 033 |
4 995 |
8 486 |
8 868 |
|
Part de généralistes effectuant plus de 7 500 actes par an |
14 % |
12 % |
69 % |
88 % |
|
Âge moyen des généralistes |
47,4 ans |
47,4 ans |
47,9 ans |
50,3 ans |
|
Part du recours aux soins des 75 ans et plus dans la zone |
62 % |
63 % |
58 % |
47 % |
|
Source : ONDPS |
||||
Selon ce recensement 2,377 millions de personnes vivent dans des zones identifiées en difficulté ou fragiles au regard de ces critères, et deux millions dans des zones fragiles.
Depuis 2004, les missions régionales de santé 6 ( * ) sont chargées de définir les zones rurales et urbaines éligibles aux dispositifs d'aides à l'installation des professionnels de santé. Ce travail de recensement a été rendu public en 2006. Le résultat global n'est pas identique à celui obtenu par le groupe de travail initial, les zones déficitaires déterminées lors de ces deux recensements successifs ne se superposant que partiellement .
Dans un rapport récent, la Cour des comptes souligne que « le zonage réalisé par les MRS s'avère hétérogène car les méthodes utilisées ont différé en fonction de la région. Cette situation pose un problème car le classement des zones est opposable aux partenaires conventionnels en application de l'article L. 162-14-1 du code de la sécurité sociale qui dispose que les aides conventionnelles à l'installation et à l'exercice ne seront attribuées que dans ces zones déficitaires 7 ( * ) . »
Un nouveau recensement des zones sous-médicalisées devait être achevé au 1 er janvier 2007. Cette opération a été retardée afin de résoudre les problèmes méthodologiques. Des mesures législatives devraient prochainement être prises en ce sens (projet de loi de financement de la sécurité sociale pour 2008).
Le caractère stratégique de ces recensements requiert en effet de conforter la légitimité des missions régionales de santé, soit par le renforcement de la structure, par exemple sa transformation en agence régionale de santé, soit en associant les collectivités territoriales concernées à la détermination des zones, ces mesures n'étant pas exclusive l'une de l'autre.
Par ailleurs, cette question comporte à la fois une dimension sanitaire et d'aménagement du territoire. Il conviendrait donc de superposer les zonages existant (zones sous-médicalisées, zones de revitalisation rurale, zones franches urbaines) afin de s'assurer de l'existence d'une cohérence globale des dispositifs d'aide auxquels ils ouvrent respectivement droit.
B. LES ASPIRATIONS DES PROFESSIONNELS DE SANTÉ DOIVENT ÊTRE PRISES EN COMPTE
La question des mécanismes à employer pour réduire les inégalités territoriales en matière d'accès aux soins ne peut être traitée sans prendre en compte les aspirations des étudiants en médecine et des jeunes médecins quant à leurs modes d'exercice professionnel.
Celles-ci font désormais l'objet de nombreuses études menées sous l'autorité du ministère chargé de la santé, des caisses d'assurance maladie et du conseil national de l'ordre des médecins.
Au regard des résultats de ces travaux, un constat s'impose : les étudiants en médecine et les jeunes médecins manifestent peu d'intérêt pour l'exercice dans les zones rurales ou dans les zones urbaines en difficulté en raison de la disponibilité permanente qu'elles exigeraient selon eux.
En outre, la question de la première installation est cruciale car « la mobilité professionnelle postérieure à la première installation est faible et que l'installation se fait très majoritairement dans la région où les médecins sont formés 8 ( * ) ».
1. Le choix du lieu d'installation
Le choix du lieu d'exercice repose sur plusieurs éléments. Avant de prendre leur décision, les médecins analysent plus ou moins méthodiquement la charge de travail future, c'est-à-dire la patientèle, l'organisation de la permanence des soins, la proximité d'autres professionnels de santé et d'un plateau technique, mais également la qualité de vie au sens général.
De surcroît, ce choix est rarement individuel : le plus souvent, il s'agit d'un choix de couple. La décision finale résulte donc d'un compromis entre vie professionnelle et vie personnelle, recherche d'un cadre de vie agréable et possibilités d'activité professionnelle du conjoint.
a) Le milieu rural est perçu comme une zone de fortes contraintes
Dans l'esprit des jeunes médecins, l'exercice médical en milieu rural est synonyme d'une importante charge de travail, notamment en raison des contraintes supposées ou réelles de la permanence des soins et de la solitude des médecins.
Un sondage réalisé pour le compte du conseil national de l'ordre des médecins fait apparaître que 63 % des étudiants et 60 % des jeunes médecins n'envisagent pas de s'installer en zone rurale 9 ( * ) .
Trois arguments sont mis en avant pour justifier ce manque d'appétence : « on n'y a pas autant de loisirs qu'en ville » (60 % des étudiants et 61 % des jeunes médecins), « il est très difficile d'y entraîner son conjoint » (57 % et 64 %), « on doit toujours être sur les routes plutôt qu'en cabinet » (49 % et 56 %).
Importance des handicaps en zone rurale d'après les étudiants
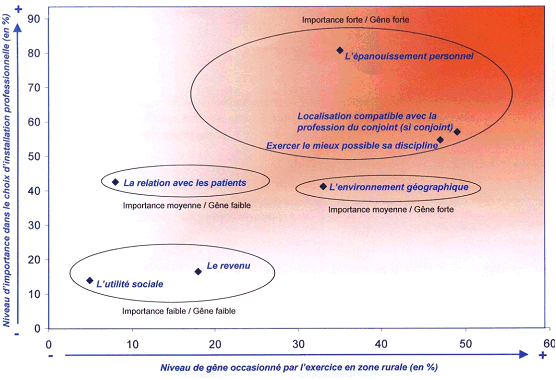
Source : Conseil national de l'ordre des médecins
Ces réponses recèlent leur part de paradoxe puisque près de 80 % d'entre eux estiment pouvoir par leur présence éviter la désertification des campagnes.
Ces résultats défavorables à l'exercice en milieu rural sont confortés par une étude menée sur les installations effectuées en Bretagne, entre 1998 et 2003, illustre les résultats de l'enquête menée sous l'égide du Conseil de l'Ordre. Celle-ci montre que 75 % des installations se sont faites en zones urbaines où les opportunités d'installation sont les plus importantes. Une distinction par sexe indique toutefois que les femmes médecins sont plus nombreuses dans les pôles urbains et les couronnes périurbaines, alors que les hommes s'installent plus fréquemment dans les espaces ruraux.
Le choix du lieu d'installation est souvent influencé par deux facteurs : la connaissance antérieure de la localité (en particulier à l'occasion de stages ou de remplacements) et la proximité d'un hôpital . Les médecins qui déclarent avoir fait une étude de marché avant de s'installer sont minoritaires. Tous se renseignent, mais la démarche est loin d'être systématiquement menée.
Les auteurs de cette étude soulignent que : « les incitations à l'installation en milieu rural ne sont jamais considérées comme un critère à prendre en compte, et sont jugées inefficaces car la question de l'installation des jeunes médecins n'est que partiellement une question médicale. Elle renvoie à l'évolution des modes de vie et aux problèmes d'aménagement du territoire 10 ( * ) ».
b) Les jeunes médecins souhaitent être conseillés
Les jeunes médecins déplorent l'absence de conseil ou d'assistance lors des démarches administratives nécessaires à leur installation. Ils soulignent l'absence de soutien dans cette démarche vécue comme d'autant plus difficile qu'ils n'y ont pas été préparés.
Ces difficultés ont été prises en compte par les pouvoirs publics, l'université et les caisses d'assurance maladie.
Certaines facultés proposent des modules de formation à la gestion des cabinets mais cette activité demeure très limitée dans le cadre de la scolarité.
Les caisses ont pour leur part créé au cours des dernières années de véritables outils d'aide à l'installation pour les professionnels de santé . Le dispositif le plus innovant, dénommé Instals@nté, est développé par les unions régionales des caisses d'assurance maladie. Ce service a pour vocation de guider les professionnels de santé dans leur choix du lieu d'installation. Il diffuse des informations sur les aides à l'installation et les démarches associées, fait connaître les dispositifs d'aide à la pratique professionnelle, permet des échanges entre les professionnels de santé, les élus et les autres acteurs.
Un second outil, dénommé cartos@nté, permet aux professionnels désireux de s'installer de disposer des principales informations sanitaires (population, nombre de communes, consommation médicale, nombre de médecins) relatives aux cantons dans lesquels ils souhaitent ouvrir un cabinet.
La diffusion de ces dispositifs, accessibles par l'intermédiaire des sites Internet des unions régionales, constitue un apport utile pour les médecins. Ces réponses ne satisfont pas pleinement les jeunes médecins qui réclament des informations sur leur lieu futur d'exercice, mais également une simplification des démarches à accomplir lors de l'installation. Ce discours fait écho à celui des médecins en exercice qui considèrent que le travail administratif (relations avec les caisses) occupe une place trop importante dans leur activité professionnelle.
2. Les nouvelles conditions de travail des médecins
La modification législative des conditions de travail des professionnels de santé exerçant dans les établissements de santé (prise en compte des gardes, mise en oeuvre de repos de sécurité) a entraîné une réduction de leur temps de travail.
Or, contrairement aux idées reçues , le problème de la durée de travail se pose aussi en activité libérale , pour laquelle on observe de fortes variations au sein d'un même métier, en fonction des conditions d'exercice, des périodes et des zones d'installation ou du déroulement de la carrière.
Par construction, chaque réduction du temps de travail, quel qu'en soit le motif, se traduit par une diminution du temps médical disponible et donc par une dégradation de la situation générale en matière d'offre de soins.
a) Des aspirations différentes
« Le modèle vocationnel et artisanal à la fois, qui voulait que le médecin se rende disponible à tout moment et exerce dans sa propre maison, semble révolu en tant que référence 11 ( * ) ». Les médecins aspirent à des modes d'exercice différents et à la conciliation de l'activité professionnelle avec d'autres activités en termes de temps libres et de proximité d'accès aux services et de liberté d'organisation.
Cette préoccupation entraîne le rejet de certaines des contraintes attachées à la médecine, « la fragmentation de l'activité, les interruptions nombreuses, l'absence de temps pour soi programmé 12 ( * ) », et notamment à la médecine générale perçue comme un exercice particulièrement contraignant en raison de la permanence des soins, des visites et des horaires de travail (80 % des généralistes libéraux travaillent le samedi matin).
Il en résulte que le modèle libéral d'exercice ne s'impose plus comme une évidence . En Bretagne par exemple, 55 % des jeunes s'installent en exercice libéral et 45 % sont salariés. L'hôpital public est devenu le premier employeur de généralistes.
Par ailleurs, les jeunes médecins libéraux optent souvent pour l'exercice regroupé qui favorise les échanges professionnels et permet une meilleure organisation du travail.
Enfin, les médecins ne choisissent pas toujours d'exercer à temps plein . Le recours au temps partiel est de plus en plus fréquent et les statistiques montrent que les médecins sont surtout actifs pendant les douze premières années de leur activité 13 ( * ) .
b) Une carrière de plus en plus courte
Un autre élément dont il faut tenir compte est celui lié à la durée des carrières qui tend à raccourcir.
Le Haut Conseil pour l'avenir de l'assurance maladie a souligné dans une note récente que les jeunes médecins s'installent de plus en plus tard, tandis que les cessations d'activité des médecins libéraux sont plus précoces que celles des médecins hospitaliers et des médecins salariés 14 ( * ) .
Cette installation plus tardive s'explique par le fait qu'elle est souvent précédée de remplacements et de vacations salariées. On considère que ces périodes peuvent constituer jusqu'à 25 % de la carrière d'un médecin généraliste, dès lors qu'il souhaite pratiquer avant de s'installer à son propre compte ou bénéficier d'une activité professionnelle rémunérée tout en disposant de temps libre.
On constate également une tendance à l'élévation de l'âge moyen de la profession médicale : il sera de 50,6 ans en 2015 contre 47,5 ans actuellement. La part des médecins âgés de cinquante-cinq ans et plus devrait atteindre 44,5 % en 2015 contre 20,3 % en 2002.
Evolution de l'âge moyen des médecins en activité
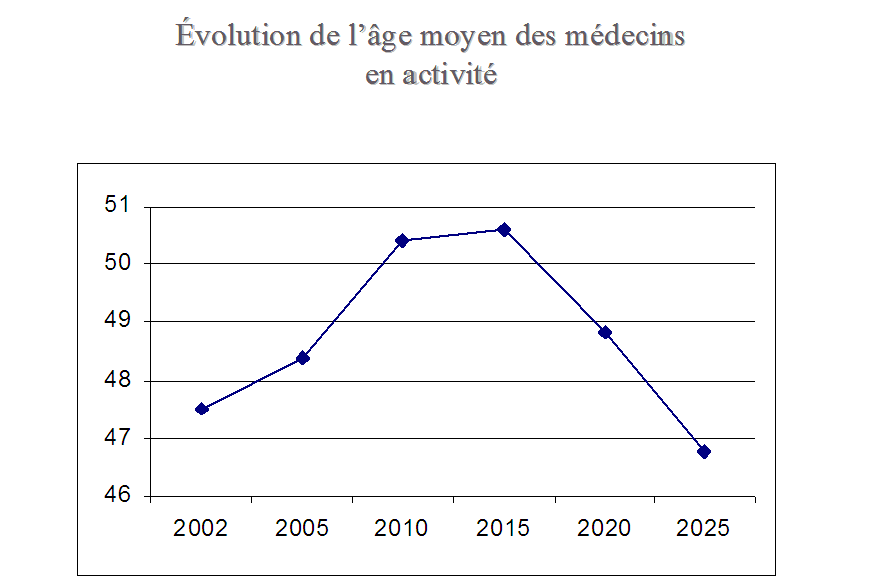
Source : ONDPS
Simultanément, les médecins libéraux procèdent à des cessations d'activité plus précoces, parfois avant cinquante ans contre cinquante-six ans pour les médecins salariés non hospitaliers et cinquante-sept ans pour les hospitaliers. Cette constatation est toutefois à nuancer : sur la période récente, les départs en retraite des libéraux avant cinquante-neuf ans ont été conjoncturellement plus nombreux, en raison d'un mécanisme d'incitation à la cessation de l'activité (Mica) organisant leur préretraite dès l'âge de cinquante-sept ans.
Ce constat a conduit Le Haut Conseil pour l'avenir de l'assurance maladie à regretter qu'aucune mesure ne soit envisagée « pour accroître l'activité des médecins, notamment pour augmenter le travail des femmes médecins et freiner la forte baisse d'activité qui s'amorce autour de 58/60 ans », d'autant que « la proportion des généralistes cessant leur activité est toujours plus élevée en zone urbaine qu'en zone rurale, quelle que soit la durée d'exercice. Ce résultat va à l'encontre de l'idée que les difficultés d'exercice souvent exprimée par les médecins exerçant en zone rurale provoqueraient plus d'abandons de carrières dans ces zones. »
* 1 Note sur les conditions d'exercice et de revenus des médecins libéraux, hcaam, mai 2007.
* 2 Note sur les conditions d'exercice et de revenus des médecins libéraux, hcaam, mai 2007.
* 3 Les effectifs et l'activité des professionnels de santé, ONDPS, rapport 2004, tome 1.
* 4 ONDPS, synthèse générale du rapport 2004.
* 5 Hcaam, rapport 2004.
* 6 Créées par la loi du 13 août 2004 relative à l'assurance maladie, les missions régionales de santé sont une structure réunissant les agences régionales de l'hospitalisation et les unions régionales des caisses d'assurance maladie. Elles sont chargées de définir les orientations relatives à l'évolution et à la répartition territoriale des professionnels de santé libéraux.
* 7 Rapport sur l'application des lois de financement de la sécurité sociale, Cour des comptes, septembre 2007.
* 8 Comment améliorer la répartition géographique des professionnels de santé ? Les enseignements de la littérature internationale et des mesures adoptées en France, Yann Bourgueil, Julien Mouquès, Ayden Tajahmadi, Irdes, juin 2006.
* 9 Attentes, projets et motivations des médecins face à leur exercice professionnel, BVA, Cnom, mars 2007.
* 10 Profil et devenir des jeunes médecins généralistes en Bretagne, les dossiers de l'Urcam, décembre 2004.
* 11 Profil et devenir des jeunes médecins généralistes en Bretagne, les dossiers de l'Urcam, décembre 2004.
* 12 Dossier Urcam précité.
* 13 Etude de la Dress - Juin 2007.
* 14 Note sur les conditions d'exercice et de revenus des médecins libéraux, hcaam, mai 2007.







